Иммунитет
Лікування та профілактика захворювань шлунково-кишкового тракту, викликаних бактеріями дизентерії, Salmonella spp., Escherichia coli, Proteus spp., Enterococcus spp., Staphilococcus spp., Pseudomonas aeruginosa або їх поєднанням:
Фармакотерапевтична групаПрепарат спричинює специфічний лізис бактерій Р. aeruginosa.Умови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаВ 1 мл лікарського препарату міститься активна речовина - стерильного фільтрату фаголізатів бактерій роду Staphylococcus до 1 мл.Фармакотерапевтична групаБактеріофаг стафілококовий; - імунобіологічний препарат, фаг. ; Бактеріофаг стафілококовий; володіє здатністю специфічно лізувати стафілококові бактерії, виділені при гнійних інфекціях, в т.ч. золотистого стафілокока.Показання до застосуванняБактеріофаг стафілококовий; застосовується для лікування та профілактики гнійних інфекцій шкіри, слизових, вісцеральних органів, викликаних стафілококовими бактеріями, а також при дисбактеріозах: захворювання вуха, горла, носа, дихальних шляхів та легень (синусит, отит, ангіна, фарингіт, ларингіт, трахеїт, бронхіт, пневмонія, плеврит); хірургічні інфекції (гнійні рани, інфіковані опіки, абсцес, флегмона, фурункул, карбункул, гідраденіт, панарицій, інфільтрований та абсцедований стафілококовий сикоз, парапроктит, мастит, бурсит, тендовагініт, осте; урогенітальна патологія (уретрит, цистит, пієлонефрит, кольпіт, ендометрит, сальпінгоофорит); ентеральна патологія (гастроентероколіт, холецистит, дисбактеріоз кишечника); генералізовані септичні захворювання; гнійно-запальні захворювання новонароджених (омфаліт, гастроентероколіт, сепсис); інші захворювання стафілококової етилогії; профілактика гнійних процесів при свіжоінфікованих ранах (операції черевної та грудної порожнини, вуличний та виробничий травматизм та ін.); для профілактики внутрішньолікарняних інфекцій за епідемічними показаннямиПротипоказання до застосуванняІндивідуальна нестерпність.Побічна діяРеакції на введення стафілококового бактеріофага не встановлено. ; При внутрішньошкірному введенні може бути оборотне почервоніння і запалення, що швидко проходить.Взаємодія з лікарськими засобамиЗастосування; стафілококового бактеріофага; не виключає застосування інших лікарських препаратів. Можна проводити комбіноване лікування стафілококовим бактеріофагом у поєднанні з антибіотиками.Спосіб застосування та дозиВажливою умовою ефективної фаготерапії є попереднє визначення фагочутливості збудника (визначення чутливості до стафілококового бактеріофагу штамів, виділених від хворого). ; Бактеріофаг стафілококовий вводиться в осередок інфекції. Тривалість курсу лікування – 5-15 днів. Дози та спосіб введення залежать від характеру вогнища інфекції (місцево у вигляді зрошення, примочок та тампонування; внутрішньошкірно; у порожнині - черевну, плевральну, суглобову; сечовий міхур через катетер; per os та per rectum). При рецидивному перебігу захворювання можливе проведення повторних курсів лікування. ; Місцево у вигляді зрошення, примочок і тампонування рідким фагом у кількості до 200 мл з урахуванням розмірів ураженої ділянки, або змащування маззю. ; Лікування гнійно-запальних захворювань із локалізованими ураженнями доцільно проводити одночасно як місцево, так і через рот 7-20 днів. ; При; гнійно-запальних захворюваннях вуха, горла, носа; стафілококовий бактеріофаг вводять у дозі 2-10 мл 1-3 рази на день; використовують для полоскання, промивання, закапування, введення змочених турунд (залишаючи їх на 1 годину). ;При фурункулах і карбункулах рідкий стафілококовий бактеріофаг вводиться безпосередньо в осередок або під основу інфільтрату, а також навколо нього. Ін'єкції виробляють щодня, через день залежно від реакції у послідовно зростаючих дозах: на 1 ін'єкцію – 0,5 мл, потім 1 – 1,5 – 2 мл. Усього за цикл лікування проводять 3-5 ін'єкцій. При; абсцесах; стафілококовий бактеріофаг вводять ін'єкційно в порожнину вогнища після пункційного видалення гною. Кількість препарату, що вводиться, має бути трохи менше об'єму віддаленого гною. При розтині абсцесу в порожнину вводять тампон, рясно змочений стафілококовим бактеріофагом. При хронічних остеомієлітах стафілококовий бактеріофаг вливають в рану безпосередньо після її хірургічної обробки. ; Для лікування глибоких форм піодерміту стафілококовий бактеріофаг застосовують внутрішньошкірно в малих дозах 0,1-0,5 мл в одне місце або при необхідності до 2 мл в декількох місцях. Усього 10 ін'єкцій через кожні 24 години. ; Введення в порожнини - черевну, плевральну, суглобову та інші; до 100 мл бактеріофага. Капілярний дренаж залишають, через який вводять повторно бактеріофаг через день, всього 3-4 рази. При; циститах; за допомогою катетера стафілококовий бактеріофаг вводять у порожнину сечового міхура. ; При гнійних плевритах, бурситах або артритах; стафілококовий бактеріофаг вводять у порожнину після видалення з неї гною в кількості до 20 мл. і більше через день 3-4 рази. ; Всередину у вигляді таблеток стафілококовий бактеріофаг застосовують для лікування урогенітальної інфекційної патології - циститу, пієліту, пієлонефриту, ендометриту, сальпінгоофориту, ентеральних інфекцій та інших захворювань, викликаних бактеріями стафілокока. При кишкових формах захворювання, викликаних стафілококом і дисбактеріозі кишечника рідкий стафілококовий бактеріофаг застосовують: внутрішньо 3 рази на добу натще за 1,5-2 години до їди; ректально – один раз на добу (рідкий у вигляді клізм чи свічки). При дисбактеріозі кишківника лікування проводять протягом 7-10 днів під бактеріологічним контролем. Дітям перших днів життя у перші два прийоми стафілококовий бактеріофаг розводять кип'яченою водою в 2 рази. У разі відсутності побічних реакцій (відрижка, висипання на шкірі) надалі застосовують нерозведений препарат. У цьому випадку його можна змішати із грудним молоком. ;При сепсисі, ентероколіті новонароджених, включаючи недоношених дітей, бактеріофаг стафілококовий застосовують у вигляді високих клізм (через газовідвідну трубку або катетер) 2-3 рази на добу. Можливе поєднання ректального (у клізмах) та перорального (через рот) застосування препарату. При лікуванні омфалітів, піодермій, інфікованих ран у новонароджених бактеріофаг стафілококовий застосовують у вигляді аплікацій щодня дворазово (марлеву серветку змочують стафілококовим бактеріофагом і накладають на пупкову ранку або на уражену ділянку шкіри). ; Рекомендована доза Бактеріофага стафілококового: ВікДоза на 1 прийомВнутрішній рідкийВ клізмі (мл.)До 6 місяців5-10 мл20От 6 до 12 місяців10-15 мл20От 1 року до 3-х років15-20 мл40від 3-х до 8-ми років20-50 мл40-100От 8 і старше20-50 мл40-100Кратність прийому рідкого препарату - 2-3 рази на день. Стафілококовий бактеріофаг застосовують для профілактики в кількості 50 мл. для зрошення післяопераційних ран тощо. ; З метою профілактики сепсису та ентероколіту у новонароджених дітей; при внутрішньоутробному інфікуванні або небезпеці виникнення внутрішньолікарняної інфекції стафілококовий бактеріофаг застосовують у вигляді клізм 2 рази на день протягом 5-7 днів.Запобіжні заходи та особливі вказівкиБактеріофаг стафілококовий; рідкий не придатний для використання при помутнінні та наявності пластівців. ;Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаФільтрат фаголізату стрептококових бактерій; консервант – хінозол (0,01 мг/мл). Рідина у флаконах по 100 та 20 мл.Фармакотерапевтична групаІмуностимулююче. Викликає лізис стрептококів.Показання до застосуванняЛікування та профілактика захворювань, викликаних бактеріями Streptococcus у складі комплексної терапії: захворювання вуха, горла, носа, дихальних шляхів та легень (запалення пазух носа, середнього вуха, ангіна, фарингіт, ларингіт, трахеїт, бронхіт, пневмонія, плеврит); хірургічні інфекції (нагноєння ран, опіки, абсцес, флегмона, фурункули, карбункули, гідраденіт, панариції, парапроктит, мастит, бурсит, остеомієліт); урогенітальні інфекції (уретрит, цистит, пієлонефрит, кольпіт, ендометрит, сальпінгоофорит); ентеральні інфекції (гастроеітероколіт, холецистит), дисбактеріоз кишечника; генералізовані септичні захворювання; гнійно-запальні захворювання новонароджених (омфаліт, піодермія, кон'юнктивіт, гастроентероколіт, сепсис та ін.); інші захворювання, спричинені стрептококами. З профілактичною метою препарат використовують для обробки післяопераційних та свіжоінфікованих ран, а також для профілактики внутрішньолікарняних інфекцій за епідемічними показаннями. Важливою умовою ефективної фаготерапії є попереднє визначення фагочутливості збудника.Спосіб застосування та дозиМісцево (як зрошень, примочок, тампонування) по 5–200 мл. При абсцесах вводять у порожнину після відсмоктування гною. При хронічному остеомієліті вливають у рану після відповідної хірургічної обробки. Введення в дреновані порожнини - до 100-200 мл препарату 3-4 рази на день. Профілактика: зрошують післяопераційні рани (50 мл).Запобіжні заходи та особливі вказівкиНепридатний для використання препарат при помутнінні та наявності пластівців.Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекБез рецептаВідео на цю тему
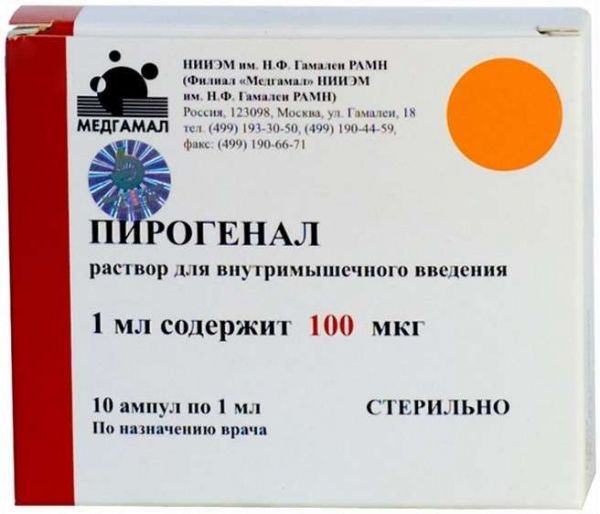
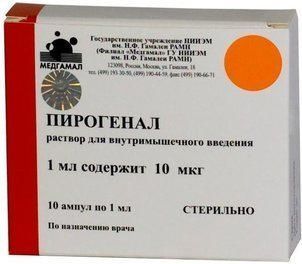
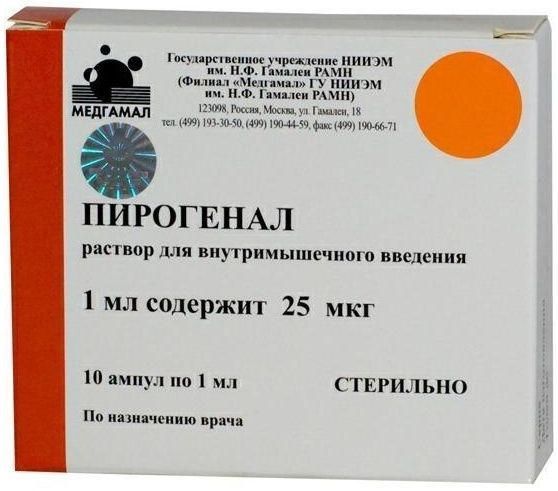
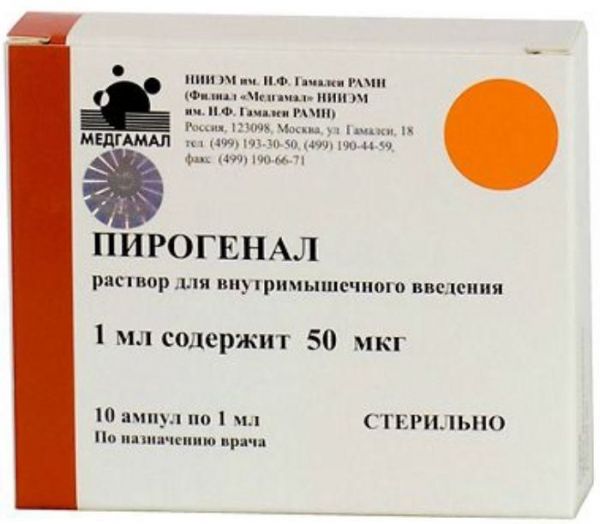
Склад, форма випуску та упаковкаПірогенал є ліпополісахарид, виділений з мікробних клітин Salmonella typhi. Розчин: Активна речовина: бактеріальний ліпополісахарид 10/25/50/100 мкг; Допоміжні речовини: фосфатно-сольовий буферний розчин (pH 6,7-7,3). Розчин для внутрішньом'язового введення, 10 мкг/мл, 25 мкг/мл, 50 мкг/мл та 100 мкг/мл. В ампулах по 1 мл розчину пірогеналу із вмістом 10, 25, 50, 100 мкг ліпополісахариду. Упаковка містить 10 ампул однієї концентрації разом з ампульним ножем та інструкцією по застосуванню.Опис лікарської формиБезбарвна, прозора рідина.Фармакотерапевтична групацитокін.ФармакокінетикаПри введенні пірогеналу в організм 85-90% ліпополісахариду фіксується на поверхні лейкоцитів, близько 10% залишається в циркулюючій плазмі і близько 5% адсорбується на мембранах еритроцитів. Після введення препарату в латентному періоді (45-90 хв) розвивається лейкопенія, яка змінюється лейкоцитозом, що утримується протягом 24-48 годин. Виводиться з організму із сечею.ФармакодинамікаПірогенал – високоактивний неспецифічний імуномодулятор широкого спектра дії. Пірогенал викликає цілий комплекс складних імунологічних та фізіологічних зрушень в організмі, головними з яких є активація ретикулоендотеліальної, гіпоталамо-гіпофізарної та фібринолітичної систем. Пірогенал має ад'ювантні, десенсибілізуючі та протизапальні властивості, підвищує загальну та специфічну резистентність організму, впливає на терморегулюючі центри гіпоталамуса. Пірогенал активує макрофаги, посилює фагоцитоз, стимулює продукцію інтерлейкіну - 1 (ІЛ-1), що викликає проліферацію цілого ряду клітин організму (фібробластів, ендотеліальних клітин, кровотворних клітин та ін.), інтерлейкіну - 2 (ІЛ-2), необхідного для підтримки зростання лімфоцитів (насамперед Т-клітин), фактора некрозу пухлини (ФНП), індукцію ендогенного інтерферону (ІФ), продукцію активних форм кисню. Підвищення функціональної активності фагоцитів призводить до зростання антимікробної резистенції організму, прискорення утворення антитіл. Таким чином, внаслідок активації клітин макрофагально-моноцитарного ряду та секретованих ними цитокінів, посилюється функціональна активність як клітинної, так і гуморальної імунної відповіді. У сполучній тканині під впливом пірогеналу відбувається придушення процесу розвитку фібробластів та утворення колагенових волокон, що призводить до омолодження клітинного складу пухкої сполучної тканини, а в нервовій тканині – до гальмування утворення гліальних рубцювання. Перешкоджає формуванню нових і розсмоктує щільні рубці, що раніше утворилися, і спайки в місцях ушкодження, попереджає облітерацію судин, стимулює регенерацію та епітелізацію тканин. Стимулює активність гіалуронідази, покращує фібринолітичні властивості крові, збільшує активність лізосомальних ферментів, стимулює хінінову систему, забезпечує збільшення проникності тканин та прискорення проникнення лікарських речовин у вогнище ураження. Сприяє процесу розсмоктування вогнищ запалення та відновлення кровообігу. Активізує функцію системи гіпофіз - кора надниркових залоз, підвищує концентрацію гормонів у крові, має протизапальну та болезаспокійливу дію. Чинить на центр терморегуляції, створюючи регульований пірогенний ефект.Показання до застосуванняШирокий спектр лікувально-профілактичної дії пірогеналу обумовлює ефективність його використання як неспецифічного засобу при лікуванні різних захворювань у хірургічній, нейрохірургічній, урологічній, гінекологічній, шкірно-венерологічній, терапевтичній, психіатричній практиці, офтальмології, педа. Препарат призначений для неспецифічної терапії: у хірургічній практиці (спайкова хвороба, післяопікові келоїдні рубці та контрактури, травми, захворювання судин, попередження облітерації судин та ін.); травматичних ушкоджень центральної та периферичної нервової системи, спинномозкових гриж, церебральних арахноїдитів; торпідно-поточної форми туберкульозу у фазі розсмоктування; хронічні захворювання печінки; стриктури уретри та сечоводів, хронічних простатитів та уретритів; важких опіків очей, увеїтів, іридоциклітів, герпесвірусної інфекції очей, помутніння рогівки, невралгії зорового та слухового нерва, вірусних кератитів та кон'юнктивітів; запальних процесів придатків матки, безпліддя; спайкової хвороби черевної порожнини; венеричних захворювань, псоріазі та ін. хронічних захворювань шкіри;а також у випадках підвищеної резистентності мікроорганізмів до хіміо- та антибіотикотерапії. Як пірогенний препарат його застосовують у випадках показання до піротерапії (дерматовенерологія, наркологія, психіатрія).Протипоказання до застосуванняГострі гарячкові захворювання; хронічні захворювання на стадії загострення та декомпенсації, за винятком захворювань, що є показанням до призначення пірогеналу; хвороби крові; вагітність та період лактації. З обережністю: Людям, які страждають на хронічні захворювання серцево-судинної системи, нирок і діабет, лікування слід проводити під наглядом лікаря. За наявності судомної готовності або фебрильних судом в анамнезі препарат або не призначають, або вводять на фоні протисудомної терапії.Побічна діяПри введенні препарату зазвичай жодних реакцій немає. У частини хворих може підвищуватися температура до 37,5 ° С, що супроводжується слабким ознобом та легким нездужанням. Такий стан може тривати від 3 до 8 годин. В цьому випадку доза, що викликала подібну реакцію, в наступні дні повторюється до припинення реакції на її введення (зазвичай 1-3 ін'єкції), після чого послідовно підвищують дозу. У поодиноких випадках в окремих осіб може спостерігатися сильне озноб, підвищення температури до 39,5 ° С, головний біль, біль у попереку. Ці реакції зазвичай тривають від 6 до 8 годин, після чого температура знижується, і побічні явища зникають. У цих випадках рекомендується зменшити дозу препарату. При використанні препарату для піротерапії вищезазначені реакції допустимі.Взаємодія з лікарськими засобамиПрепарат сумісний і добре поєднується з усіма лікарськими засобами, що застосовуються під час лікування зазначених захворювань. Посилює ефективність специфічних хіміотерапевтичних препаратів у комплексній терапії.Спосіб застосування та дозиПірогенал, розчин для внутрішньом'язового введення, застосовують внутрішньом'язово один раз на добу. Ін'єкції проводять за день. При необхідності розводять 0,9% розчином хлориду натрію для ін'єкцій. Препарат у розкритій ампулі зберіганню не підлягає. Терапевтичні дози пірогеналу індивідуальні. Початкова разова доза для дорослих 25 мкг. В наступні дні ін'єкції дозу поступово збільшують на 25-50 мкг. Максимальна разова доза – 100 мкг. Курс лікування становить від 10 до 30 ін'єкцій залежно від захворювання. Початкова разова доза для дітей 05-15 мкг. У наступні дні ін'єкції дозу поступово збільшують на 05-15 мкг або 25 мкг в залежності від віку дітей. Максимальна разова доза становить 25-30 мкг. Курс лікування від 10 до 15 ін'єкцій, залежно від захворювання. У разі потреби курси ін'єкцій повторюють через 2-3 місяці. При призначенні пірогеналу з метою піротерапії препарат вводять внутрішньом'язово раз на добу, починаючи з 5-10 мкг, з поступовим підвищенням дози до 100-150 мкг. Ін'єкції проводять через один або два дні за призначенням лікаря.Запобіжні заходи та особливі вказівкиДітям віком до 5 років та особам старше 60 років препарат слід призначати у зменшених дозах та підвищувати їх лише при добрій переносимості препарату під наглядом лікаря.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаПірогенал є ліпополісахарид, виділений з мікробних клітин Salmonella typhi. Розчин: Активна речовина: бактеріальний ліпополісахарид 10/25/50/100 мкг; Допоміжні речовини: фосфатно-сольовий буферний розчин (pH 6,7-7,3). Розчин для внутрішньом'язового введення, 10 мкг/мл, 25 мкг/мл, 50 мкг/мл та 100 мкг/мл. В ампулах по 1 мл розчину пірогеналу із вмістом 10, 25, 50, 100 мкг ліпополісахариду. Упаковка містить 10 ампул однієї концентрації разом з ампульним ножем та інструкцією по застосуванню.Опис лікарської формиБезбарвна, прозора рідина.Фармакотерапевтична групацитокін.ФармакокінетикаПри введенні пірогеналу в організм 85-90% ліпополісахариду фіксується на поверхні лейкоцитів, близько 10% залишається в циркулюючій плазмі і близько 5% адсорбується на мембранах еритроцитів. Після введення препарату в латентному періоді (45-90 хв) розвивається лейкопенія, яка змінюється лейкоцитозом, що утримується протягом 24-48 годин. Виводиться з організму із сечею.ФармакодинамікаПірогенал – високоактивний неспецифічний імуномодулятор широкого спектра дії. Пірогенал викликає цілий комплекс складних імунологічних та фізіологічних зрушень в організмі, головними з яких є активація ретикулоендотеліальної, гіпоталамо-гіпофізарної та фібринолітичної систем. Пірогенал має ад'ювантні, десенсибілізуючі та протизапальні властивості, підвищує загальну та специфічну резистентність організму, впливає на терморегулюючі центри гіпоталамуса. Пірогенал активує макрофаги, посилює фагоцитоз, стимулює продукцію інтерлейкіну - 1 (ІЛ-1), що викликає проліферацію цілого ряду клітин організму (фібробластів, ендотеліальних клітин, кровотворних клітин та ін.), інтерлейкіну - 2 (ІЛ-2), необхідного для підтримки зростання лімфоцитів (насамперед Т-клітин), фактора некрозу пухлини (ФНП), індукцію ендогенного інтерферону (ІФ), продукцію активних форм кисню. Підвищення функціональної активності фагоцитів призводить до зростання антимікробної резистенції організму, прискорення утворення антитіл. Таким чином, внаслідок активації клітин макрофагально-моноцитарного ряду та секретованих ними цитокінів, посилюється функціональна активність як клітинної, так і гуморальної імунної відповіді. У сполучній тканині під впливом пірогеналу відбувається придушення процесу розвитку фібробластів та утворення колагенових волокон, що призводить до омолодження клітинного складу пухкої сполучної тканини, а в нервовій тканині – до гальмування утворення гліальних рубцювання. Перешкоджає формуванню нових і розсмоктує щільні рубці, що раніше утворилися, і спайки в місцях ушкодження, попереджає облітерацію судин, стимулює регенерацію та епітелізацію тканин. Стимулює активність гіалуронідази, покращує фібринолітичні властивості крові, збільшує активність лізосомальних ферментів, стимулює хінінову систему, забезпечує збільшення проникності тканин та прискорення проникнення лікарських речовин у вогнище ураження. Сприяє процесу розсмоктування вогнищ запалення та відновлення кровообігу. Активізує функцію системи гіпофіз - кора надниркових залоз, підвищує концентрацію гормонів у крові, має протизапальну та болезаспокійливу дію. Чинить на центр терморегуляції, створюючи регульований пірогенний ефект.Показання до застосуванняШирокий спектр лікувально-профілактичної дії пірогеналу обумовлює ефективність його використання як неспецифічного засобу при лікуванні різних захворювань у хірургічній, нейрохірургічній, урологічній, гінекологічній, шкірно-венерологічній, терапевтичній, психіатричній практиці, офтальмології, педа. Препарат призначений для неспецифічної терапії: у хірургічній практиці (спайкова хвороба, післяопікові келоїдні рубці та контрактури, травми, захворювання судин, попередження облітерації судин та ін.); травматичних ушкоджень центральної та периферичної нервової системи, спинномозкових гриж, церебральних арахноїдитів; торпідно-поточної форми туберкульозу у фазі розсмоктування; хронічні захворювання печінки; стриктури уретри та сечоводів, хронічних простатитів та уретритів; важких опіків очей, увеїтів, іридоциклітів, герпесвірусної інфекції очей, помутніння рогівки, невралгії зорового та слухового нерва, вірусних кератитів та кон'юнктивітів; запальних процесів придатків матки, безпліддя; спайкової хвороби черевної порожнини; венеричних захворювань, псоріазі та ін. хронічних захворювань шкіри;а також у випадках підвищеної резистентності мікроорганізмів до хіміо- та антибіотикотерапії. Як пірогенний препарат його застосовують у випадках показання до піротерапії (дерматовенерологія, наркологія, психіатрія).Протипоказання до застосуванняГострі гарячкові захворювання; хронічні захворювання на стадії загострення та декомпенсації, за винятком захворювань, що є показанням до призначення пірогеналу; хвороби крові; вагітність та період лактації. З обережністю: Людям, які страждають на хронічні захворювання серцево-судинної системи, нирок і діабет, лікування слід проводити під наглядом лікаря. За наявності судомної готовності або фебрильних судом в анамнезі препарат або не призначають, або вводять на фоні протисудомної терапії.Побічна діяПри введенні препарату зазвичай жодних реакцій немає. У частини хворих може підвищуватися температура до 37,5 ° С, що супроводжується слабким ознобом та легким нездужанням. Такий стан може тривати від 3 до 8 годин. В цьому випадку доза, що викликала подібну реакцію, в наступні дні повторюється до припинення реакції на її введення (зазвичай 1-3 ін'єкції), після чого послідовно підвищують дозу. У поодиноких випадках в окремих осіб може спостерігатися сильне озноб, підвищення температури до 39,5 ° С, головний біль, біль у попереку. Ці реакції зазвичай тривають від 6 до 8 годин, після чого температура знижується, і побічні явища зникають. У цих випадках рекомендується зменшити дозу препарату. При використанні препарату для піротерапії вищезазначені реакції допустимі.Взаємодія з лікарськими засобамиПрепарат сумісний і добре поєднується з усіма лікарськими засобами, що застосовуються під час лікування зазначених захворювань. Посилює ефективність специфічних хіміотерапевтичних препаратів у комплексній терапії.Спосіб застосування та дозиПірогенал, розчин для внутрішньом'язового введення, застосовують внутрішньом'язово один раз на добу. Ін'єкції проводять за день. При необхідності розводять 0,9% розчином хлориду натрію для ін'єкцій. Препарат у розкритій ампулі зберіганню не підлягає. Терапевтичні дози пірогеналу індивідуальні. Початкова разова доза для дорослих 25 мкг. В наступні дні ін'єкції дозу поступово збільшують на 25-50 мкг. Максимальна разова доза – 100 мкг. Курс лікування становить від 10 до 30 ін'єкцій залежно від захворювання. Початкова разова доза для дітей 05-15 мкг. У наступні дні ін'єкції дозу поступово збільшують на 05-15 мкг або 25 мкг в залежності від віку дітей. Максимальна разова доза становить 25-30 мкг. Курс лікування від 10 до 15 ін'єкцій, залежно від захворювання. У разі потреби курси ін'єкцій повторюють через 2-3 місяці. При призначенні пірогеналу з метою піротерапії препарат вводять внутрішньом'язово раз на добу, починаючи з 5-10 мкг, з поступовим підвищенням дози до 100-150 мкг. Ін'єкції проводять через один або два дні за призначенням лікаря.Запобіжні заходи та особливі вказівкиДітям віком до 5 років та особам старше 60 років препарат слід призначати у зменшених дозах та підвищувати їх лише при добрій переносимості препарату під наглядом лікаря.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаПірогенал є ліпополісахарид, виділений з мікробних клітин Salmonella typhi. Розчин: Активна речовина: бактеріальний ліпополісахарид 10/25/50/100 мкг; Допоміжні речовини: фосфатно-сольовий буферний розчин (pH 6,7-7,3). Розчин для внутрішньом'язового введення, 10 мкг/мл, 25 мкг/мл, 50 мкг/мл та 100 мкг/мл. В ампулах по 1 мл розчину пірогеналу із вмістом 10, 25, 50, 100 мкг ліпополісахариду. Упаковка містить 10 ампул однієї концентрації разом з ампульним ножем та інструкцією по застосуванню.Опис лікарської формиБезбарвна, прозора рідина.Фармакотерапевтична групацитокін.ФармакокінетикаПри введенні пірогеналу в організм 85-90% ліпополісахариду фіксується на поверхні лейкоцитів, близько 10% залишається в циркулюючій плазмі і близько 5% адсорбується на мембранах еритроцитів. Після введення препарату в латентному періоді (45-90 хв) розвивається лейкопенія, яка змінюється лейкоцитозом, що утримується протягом 24-48 годин. Виводиться з організму із сечею.ФармакодинамікаПірогенал – високоактивний неспецифічний імуномодулятор широкого спектра дії. Пірогенал викликає цілий комплекс складних імунологічних та фізіологічних зрушень в організмі, головними з яких є активація ретикулоендотеліальної, гіпоталамо-гіпофізарної та фібринолітичної систем. Пірогенал має ад'ювантні, десенсибілізуючі та протизапальні властивості, підвищує загальну та специфічну резистентність організму, впливає на терморегулюючі центри гіпоталамуса. Пірогенал активує макрофаги, посилює фагоцитоз, стимулює продукцію інтерлейкіну - 1 (ІЛ-1), що викликає проліферацію цілого ряду клітин організму (фібробластів, ендотеліальних клітин, кровотворних клітин та ін.), інтерлейкіну - 2 (ІЛ-2), необхідного для підтримки зростання лімфоцитів (насамперед Т-клітин), фактора некрозу пухлини (ФНП), індукцію ендогенного інтерферону (ІФ), продукцію активних форм кисню. Підвищення функціональної активності фагоцитів призводить до зростання антимікробної резистенції організму, прискорення утворення антитіл. Таким чином, внаслідок активації клітин макрофагально-моноцитарного ряду та секретованих ними цитокінів, посилюється функціональна активність як клітинної, так і гуморальної імунної відповіді. У сполучній тканині під впливом пірогеналу відбувається придушення процесу розвитку фібробластів та утворення колагенових волокон, що призводить до омолодження клітинного складу пухкої сполучної тканини, а в нервовій тканині – до гальмування утворення гліальних рубцювання. Перешкоджає формуванню нових і розсмоктує щільні рубці, що раніше утворилися, і спайки в місцях ушкодження, попереджає облітерацію судин, стимулює регенерацію та епітелізацію тканин. Стимулює активність гіалуронідази, покращує фібринолітичні властивості крові, збільшує активність лізосомальних ферментів, стимулює хінінову систему, забезпечує збільшення проникності тканин та прискорення проникнення лікарських речовин у вогнище ураження. Сприяє процесу розсмоктування вогнищ запалення та відновлення кровообігу. Активізує функцію системи гіпофіз - кора надниркових залоз, підвищує концентрацію гормонів у крові, має протизапальну та болезаспокійливу дію. Чинить на центр терморегуляції, створюючи регульований пірогенний ефект.Показання до застосуванняШирокий спектр лікувально-профілактичної дії пірогеналу обумовлює ефективність його використання як неспецифічного засобу при лікуванні різних захворювань у хірургічній, нейрохірургічній, урологічній, гінекологічній, шкірно-венерологічній, терапевтичній, психіатричній практиці, офтальмології, педа. Препарат призначений для неспецифічної терапії: у хірургічній практиці (спайкова хвороба, післяопікові келоїдні рубці та контрактури, травми, захворювання судин, попередження облітерації судин та ін.); травматичних ушкоджень центральної та периферичної нервової системи, спинномозкових гриж, церебральних арахноїдитів; торпідно-поточної форми туберкульозу у фазі розсмоктування; хронічні захворювання печінки; стриктури уретри та сечоводів, хронічних простатитів та уретритів; важких опіків очей, увеїтів, іридоциклітів, герпесвірусної інфекції очей, помутніння рогівки, невралгії зорового та слухового нерва, вірусних кератитів та кон'юнктивітів; запальних процесів придатків матки, безпліддя; спайкової хвороби черевної порожнини; венеричних захворювань, псоріазі та ін. хронічних захворювань шкіри;а також у випадках підвищеної резистентності мікроорганізмів до хіміо- та антибіотикотерапії. Як пірогенний препарат його застосовують у випадках показання до піротерапії (дерматовенерологія, наркологія, психіатрія).Протипоказання до застосуванняГострі гарячкові захворювання; хронічні захворювання на стадії загострення та декомпенсації, за винятком захворювань, що є показанням до призначення пірогеналу; хвороби крові; вагітність та період лактації. З обережністю: Людям, які страждають на хронічні захворювання серцево-судинної системи, нирок і діабет, лікування слід проводити під наглядом лікаря. За наявності судомної готовності або фебрильних судом в анамнезі препарат або не призначають, або вводять на фоні протисудомної терапії.Побічна діяПри введенні препарату зазвичай жодних реакцій немає. У частини хворих може підвищуватися температура до 37,5 ° С, що супроводжується слабким ознобом та легким нездужанням. Такий стан може тривати від 3 до 8 годин. В цьому випадку доза, що викликала подібну реакцію, в наступні дні повторюється до припинення реакції на її введення (зазвичай 1-3 ін'єкції), після чого послідовно підвищують дозу. У поодиноких випадках в окремих осіб може спостерігатися сильне озноб, підвищення температури до 39,5 ° С, головний біль, біль у попереку. Ці реакції зазвичай тривають від 6 до 8 годин, після чого температура знижується, і побічні явища зникають. У цих випадках рекомендується зменшити дозу препарату. При використанні препарату для піротерапії вищезазначені реакції допустимі.Взаємодія з лікарськими засобамиПрепарат сумісний і добре поєднується з усіма лікарськими засобами, що застосовуються під час лікування зазначених захворювань. Посилює ефективність специфічних хіміотерапевтичних препаратів у комплексній терапії.Спосіб застосування та дозиПірогенал, розчин для внутрішньом'язового введення, застосовують внутрішньом'язово один раз на добу. Ін'єкції проводять за день. При необхідності розводять 0,9% розчином хлориду натрію для ін'єкцій. Препарат у розкритій ампулі зберіганню не підлягає. Терапевтичні дози пірогеналу індивідуальні. Початкова разова доза для дорослих 25 мкг. В наступні дні ін'єкції дозу поступово збільшують на 25-50 мкг. Максимальна разова доза – 100 мкг. Курс лікування становить від 10 до 30 ін'єкцій залежно від захворювання. Початкова разова доза для дітей 05-15 мкг. У наступні дні ін'єкції дозу поступово збільшують на 05-15 мкг або 25 мкг в залежності від віку дітей. Максимальна разова доза становить 25-30 мкг. Курс лікування від 10 до 15 ін'єкцій, залежно від захворювання. У разі потреби курси ін'єкцій повторюють через 2-3 місяці. При призначенні пірогеналу з метою піротерапії препарат вводять внутрішньом'язово раз на добу, починаючи з 5-10 мкг, з поступовим підвищенням дози до 100-150 мкг. Ін'єкції проводять через один або два дні за призначенням лікаря.Запобіжні заходи та особливі вказівкиДітям віком до 5 років та особам старше 60 років препарат слід призначати у зменшених дозах та підвищувати їх лише при добрій переносимості препарату під наглядом лікаря.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаПірогенал є ліпополісахарид, виділений з мікробних клітин Salmonella typhi. Розчин: Активна речовина: бактеріальний ліпополісахарид 10/25/50/100 мкг; Допоміжні речовини: фосфатно-сольовий буферний розчин (pH 6,7-7,3). Розчин для внутрішньом'язового введення, 10 мкг/мл, 25 мкг/мл, 50 мкг/мл та 100 мкг/мл. В ампулах по 1 мл розчину пірогеналу із вмістом 10, 25, 50, 100 мкг ліпополісахариду. Упаковка містить 10 ампул однієї концентрації разом з ампульним ножем та інструкцією по застосуванню.Опис лікарської формиБезбарвна, прозора рідина.Фармакотерапевтична групацитокін.ФармакокінетикаПри введенні пірогеналу в організм 85-90% ліпополісахариду фіксується на поверхні лейкоцитів, близько 10% залишається в циркулюючій плазмі і близько 5% адсорбується на мембранах еритроцитів. Після введення препарату в латентному періоді (45-90 хв) розвивається лейкопенія, яка змінюється лейкоцитозом, що утримується протягом 24-48 годин. Виводиться з організму із сечею.ФармакодинамікаПірогенал – високоактивний неспецифічний імуномодулятор широкого спектра дії. Пірогенал викликає цілий комплекс складних імунологічних та фізіологічних зрушень в організмі, головними з яких є активація ретикулоендотеліальної, гіпоталамо-гіпофізарної та фібринолітичної систем. Пірогенал має ад'ювантні, десенсибілізуючі та протизапальні властивості, підвищує загальну та специфічну резистентність організму, впливає на терморегулюючі центри гіпоталамуса. Пірогенал активує макрофаги, посилює фагоцитоз, стимулює продукцію інтерлейкіну - 1 (ІЛ-1), що викликає проліферацію цілого ряду клітин організму (фібробластів, ендотеліальних клітин, кровотворних клітин та ін.), інтерлейкіну - 2 (ІЛ-2), необхідного для підтримки зростання лімфоцитів (насамперед Т-клітин), фактора некрозу пухлини (ФНП), індукцію ендогенного інтерферону (ІФ), продукцію активних форм кисню. Підвищення функціональної активності фагоцитів призводить до зростання антимікробної резистенції організму, прискорення утворення антитіл. Таким чином, внаслідок активації клітин макрофагально-моноцитарного ряду та секретованих ними цитокінів, посилюється функціональна активність як клітинної, так і гуморальної імунної відповіді. У сполучній тканині під впливом пірогеналу відбувається придушення процесу розвитку фібробластів та утворення колагенових волокон, що призводить до омолодження клітинного складу пухкої сполучної тканини, а в нервовій тканині – до гальмування утворення гліальних рубцювання. Перешкоджає формуванню нових і розсмоктує щільні рубці, що раніше утворилися, і спайки в місцях ушкодження, попереджає облітерацію судин, стимулює регенерацію та епітелізацію тканин. Стимулює активність гіалуронідази, покращує фібринолітичні властивості крові, збільшує активність лізосомальних ферментів, стимулює хінінову систему, забезпечує збільшення проникності тканин та прискорення проникнення лікарських речовин у вогнище ураження. Сприяє процесу розсмоктування вогнищ запалення та відновлення кровообігу. Активізує функцію системи гіпофіз - кора надниркових залоз, підвищує концентрацію гормонів у крові, має протизапальну та болезаспокійливу дію. Чинить на центр терморегуляції, створюючи регульований пірогенний ефект.Показання до застосуванняШирокий спектр лікувально-профілактичної дії пірогеналу обумовлює ефективність його використання як неспецифічного засобу при лікуванні різних захворювань у хірургічній, нейрохірургічній, урологічній, гінекологічній, шкірно-венерологічній, терапевтичній, психіатричній практиці, офтальмології, педа. Препарат призначений для неспецифічної терапії: у хірургічній практиці (спайкова хвороба, післяопікові келоїдні рубці та контрактури, травми, захворювання судин, попередження облітерації судин та ін.); травматичних ушкоджень центральної та периферичної нервової системи, спинномозкових гриж, церебральних арахноїдитів; торпідно-поточної форми туберкульозу у фазі розсмоктування; хронічні захворювання печінки; стриктури уретри та сечоводів, хронічних простатитів та уретритів; важких опіків очей, увеїтів, іридоциклітів, герпесвірусної інфекції очей, помутніння рогівки, невралгії зорового та слухового нерва, вірусних кератитів та кон'юнктивітів; запальних процесів придатків матки, безпліддя; спайкової хвороби черевної порожнини; венеричних захворювань, псоріазі та ін. хронічних захворювань шкіри;а також у випадках підвищеної резистентності мікроорганізмів до хіміо- та антибіотикотерапії. Як пірогенний препарат його застосовують у випадках показання до піротерапії (дерматовенерологія, наркологія, психіатрія).Протипоказання до застосуванняГострі гарячкові захворювання; хронічні захворювання на стадії загострення та декомпенсації, за винятком захворювань, що є показанням до призначення пірогеналу; хвороби крові; вагітність та період лактації. З обережністю: Людям, які страждають на хронічні захворювання серцево-судинної системи, нирок і діабет, лікування слід проводити під наглядом лікаря. За наявності судомної готовності або фебрильних судом в анамнезі препарат або не призначають, або вводять на фоні протисудомної терапії.Побічна діяПри введенні препарату зазвичай жодних реакцій немає. У частини хворих може підвищуватися температура до 37,5 ° С, що супроводжується слабким ознобом та легким нездужанням. Такий стан може тривати від 3 до 8 годин. В цьому випадку доза, що викликала подібну реакцію, в наступні дні повторюється до припинення реакції на її введення (зазвичай 1-3 ін'єкції), після чого послідовно підвищують дозу. У поодиноких випадках в окремих осіб може спостерігатися сильне озноб, підвищення температури до 39,5 ° С, головний біль, біль у попереку. Ці реакції зазвичай тривають від 6 до 8 годин, після чого температура знижується, і побічні явища зникають. У цих випадках рекомендується зменшити дозу препарату. При використанні препарату для піротерапії вищезазначені реакції допустимі.Взаємодія з лікарськими засобамиПрепарат сумісний і добре поєднується з усіма лікарськими засобами, що застосовуються під час лікування зазначених захворювань. Посилює ефективність специфічних хіміотерапевтичних препаратів у комплексній терапії.Спосіб застосування та дозиПірогенал, розчин для внутрішньом'язового введення, застосовують внутрішньом'язово один раз на добу. Ін'єкції проводять за день. При необхідності розводять 0,9% розчином хлориду натрію для ін'єкцій. Препарат у розкритій ампулі зберіганню не підлягає. Терапевтичні дози пірогеналу індивідуальні. Початкова разова доза для дорослих 25 мкг. В наступні дні ін'єкції дозу поступово збільшують на 25-50 мкг. Максимальна разова доза – 100 мкг. Курс лікування становить від 10 до 30 ін'єкцій залежно від захворювання. Початкова разова доза для дітей 05-15 мкг. У наступні дні ін'єкції дозу поступово збільшують на 05-15 мкг або 25 мкг в залежності від віку дітей. Максимальна разова доза становить 25-30 мкг. Курс лікування від 10 до 15 ін'єкцій, залежно від захворювання. У разі потреби курси ін'єкцій повторюють через 2-3 місяці. При призначенні пірогеналу з метою піротерапії препарат вводять внутрішньом'язово раз на добу, починаючи з 5-10 мкг, з поступовим підвищенням дози до 100-150 мкг. Ін'єкції проводять через один або два дні за призначенням лікаря.Запобіжні заходи та особливі вказівкиДітям віком до 5 років та особам старше 60 років препарат слід призначати у зменшених дозах та підвищувати їх лише при добрій переносимості препарату під наглядом лікаря.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаСклад на один супозиторій: Аксоксимеру бромід – 6/12 мг; Допоміжні речовини: манітол – 1,8/3,6 мг, повідон До 17 – 1,2/2,4 мг, олія какао – 1291,0/1282,0 мг. Супозиторії вагінальні та ректальні, 6 мг, 12 мг. По 5 супозиторіїв у контурне осередкове впакування з полівінілхлоридної плівки. Дві контурні упаковки разом з інструкцією із застосування поміщають у пачку з картону.Опис лікарської формиСупозиторії торпедоподібної форми, світло-жовтого кольору зі слабким специфічним запахом олії какао. Супозиторії мають бути однорідними. На зрізі допускається наявність повітряного стрижня або лійкоподібного заглиблення.Фармакотерапевтична групаІмуномодулюючий засіб.ФармакокінетикаАзоксимеру бромід у супозиторіях при ректальному введенні має високу біодоступність (не менше 70%), досягаючи максимальної концентрації в крові через 1 годину після введення. Період напіврозподілу – близько 0,5 годин, період напівелімінації – 36,2 годин. В організмі гідролізується до олігомерів, які виводяться переважно нирками. Кумулятивний ефект відсутній.ФармакодинамікаАзоксимеру бромід має комплексну дію: імуномодулюючу, детоксикувальну, антиоксидантну, помірну протизапальну. Основою механізму імуномодулюючої дії Азоксимеру броміду є пряма дія на фагоцитуючі клітини та природні кілери, а також стимуляція антитілоутворення та синтезу інтерферону-альфа та інтерферону-гамма. Детоксикаційні та антиоксидантні властивості Азоксимеру броміду багато в чому визначаються структурою та високомолекулярною природою препарату. Азоксимеру бромід збільшує резистентність організму щодо локальних та генералізованих інфекцій бактеріальної, грибкової та вірусної етіології. Відновлює імунітет при вторинних імунодефіцитних станах, спричинених різними інфекціями, травмами, ускладненнями після хірургічних операцій, опіками, автоімунними захворюваннями, злоякісними новоутвореннями, застосуванням хіміотерапевтичних засобів, цитостатиків, стероїдних гормонів. Азоксимеру бромід блокує розчинні токсичні речовини та мікрочастинки, має здатність виводити з організму токсини, солі важких металів, інгібує перекисне окиснення ліпідів як за рахунок перехоплення вільних радикалів, так і за допомогою елімінації каталітично активних іонів Fe2+. Азоксимеру бромід знижує запальну реакцію за допомогою нормалізації синтезу про- та протизапальних цитокінів. Азоксимеру бромід добре переноситься, не володіє мітогенною, поліклональною активністю, антигенними властивостями, не виявляє алергійної, мутагенної, ембріотоксичної, тератогенної та канцерогенної дії.Показання до застосуванняЗастосовується у дорослих та дітей старше 6 років для лікування та профілактики інфекційно-запальних захворювань (вірусної, бактеріальної та грибкової етіології), у стадії загострення та ремісії. Для лікування (у комплексній терапії): гострих та загострення хронічних рецидивуючих інфекційно-запальних захворювань різної локалізації, бактеріальної, вірусної та грибкової етіології; запальних захворювань урогенітального тракту (уретриту, циститу, пієлонефриту, простатиту, сальпінгоофориту, ендоміометриту, кольпіту, цервіциту, цервікозу, бактеріальних вагінозів); різних форм туберкульозу легень; алергічних захворювань (у тому числі полінозу, бронхіальної астми, атопічного дерматиту), ускладнених рецидивною бактеріальною, грибковою та вірусною інфекцією; ревматоїдного артриту, ускладненого рецидивною бактеріальною, грибковою та вірусною інфекцією, на фоні тривалого прийому імунодепресантів; для активації регенераторних процесів (переломи, опіки, трофічні виразки); у комплексній терапії онкологічних захворювань при проведенні хіміо- та променевої терапії, для зниження нефро- та гепатотоксичної дії лікарських препаратів. Для профілактики (монотерапія): рецидивуючої герпетичної інфекції урогенітального тракту; загострень хронічних осередків інфекцій; грипу та інших гострих респіраторних інфекцій у передепідемічний та епідемічний період у імунокомпрометованих осіб; вторинних імунодефіцитів, що виникають внаслідок старіння чи впливу несприятливих факторів.Протипоказання до застосуванняпідвищена індивідуальна чутливість; вагітність, період грудного вигодовування; дитячий вік до 6 років; гостра ниркова недостатність. З обережністю Якщо у Вас є захворювання, зазначені в цьому розділі, зверніться до лікаря перед початком прийому лікарського засобу: хронічна ниркова недостатність (призначають не частіше ніж 2 рази на тиждень).Вагітність та лактаціяПротипоказане застосування при вагітності та в період грудного вигодовування (клінічний досвід застосування відсутній). При експериментальному застосуванні препарату Поліоксидоній® у тварин не виявлено ембріотоксичної та тератогенної дії, впливу на розвиток плода. Перед застосуванням препарату Поліоксидоній®, якщо ви вагітні, або припускаєте, що ви могли бути вагітною, або плануєте вагітність, необхідно проконсультуватися з лікарем. У період грудного вигодовування перед застосуванням препарату Поліоксидоній необхідно проконсультуватися з лікарем.Побічна діяДуже рідко: місцеві реакції у вигляді почервоніння, набряку, сверблячки періанальної зони, вагінальної сверблячки у зв'язку з індивідуальною чутливістю до компонентів препарату. Якщо Ви помітили будь-які побічні ефекти, які не вказані в інструкції, повідомте про це лікаря.Взаємодія з лікарськими засобамиАзоксимеру бромід не інгібує ізоферменти CYP1A2, CYP2С9, CYP2С19, CYP2D6, цитохрому Р-450, тому препарат сумісний з багатьма лікарськими засобами, в тому числі з антибіотиками, противірусними, протигрибковими та антигістамінними препаратами. Якщо Ви приймаєте перелічені вище або інші лікарські препарати (у тому числі безрецептурні), перед початком прийому Поліоксидонія проконсультуйтеся з лікарем.Спосіб застосування та дозиЗастосовуйте препарат тільки згідно з тими показаннями, тим способом застосування і в дозах, які вказані в інструкції. Якщо після лікування покращення не настає або симптоми посилюються, або з'являються нові симптоми, необхідно проконсультуватися з лікарем. Ректально та вагінально 1 раз на добу щодня, через день або 2 рази на тиждень. За необхідності можливе проведення повторних курсів терапії через 3-4 місяці. При повторному призначенні препарату його ефективність не знижується. Рекомендовані схеми застосування препарату Для лікування дорослим: Ректально по 1 супозиторію 1 раз на день після очищення кишечника. Вагінально при гінекологічних захворюваннях по 1 супозиторію 1 раз на добу (на ніч) вводиться у піхву у положенні лежачи. при хронічних інфекційно-запальних захворюваннях на стадії загострення – супозиторії 12 мг 1 раз на добу щодня протягом 3-х днів, потім через день. Курс лікування – 10 супозиторіїв; при гострих інфекційних процесах та для активації регенераторних процесів (переломи, опіки, трофічні виразки) – супозиторії 12 мг 1 раз на добу щодня. Курс лікування – 10 супозиторіїв; при гінекологічних захворюваннях – супозиторії 12 мг 1 раз на добу щодня протягом 3 днів, потім через день. Курс лікування 10 супозиторіїв; при загостренні урологічних захворювань (уретрит, пієлонефрит, цистит, простатит) – супозиторії 12 мг 1 раз на добу щоденно. Курс лікування – 10 супозиторіїв; при легеневій формі туберкульозу – супозиторії 12 мг 1 раз на добу щодня протягом 3 днів, потім через день. Курс лікування 20 супозиторіїв. Далі можливе використання підтримуючої терапії супозиторіями 6 мг 2 рази на тиждень, курсом до 2-3 місяців; у комплексній терапії онкологічних захворювань при проведенні хіміо- та променевої терапії – супозиторії 12 мг щодня за 2-3 дні до початку курсу хіміо- або променевої терапії. Далі по 12 мг 2 рази на тиждень, курсом до 20 супозиторіїв; при алергічних захворюваннях, ускладнених інфекційним синдромом – супозиторії 12 мг 1 раз на добу щодня. Курс лікування – 10 супозиторіїв; при ревматоїдному артриті – супозиторії 12 мг за день. Курс лікування – 10 супозиторіїв.Для профілактики (монотерапія): загострень хронічних осередків інфекцій, рецидивуючої герпетичної інфекції урогенітального тракту – супозиторії 12 мг за день. Курс – 10 супозиторіїв; грипу та ГРВІ – супозиторії 12 мг 1 раз на добу. Курс – 10 супозиторіїв; вторинних імунодефіцитів, що виникають внаслідок старіння – супозиторії 12 мг двічі на тиждень. Курс - 10 супозиторіїв, 2-3 рази на рік. Для лікування дітям та підліткам від 6 до 18 років: Дітям та підліткам від 6 до 18 років супозиторії вводяться лише ректально, по 1 супозиторію 6 мг 1 раз на добу після очищення кишечника. при хронічних інфекційно-запальних захворюваннях на стадії загострення – супозиторії 6 мг 1 раз на добу щодня протягом 3-х днів, потім через день. Курс лікування – 10 супозиторіїв; при гострих інфекційних процесах та для активації регенераторних процесів (переломи, опіки, трофічні виразки) – супозиторії 6 мг 1 раз на добу щодня. Курс лікування – 10 супозиторіїв; при загостренні урологічних захворювань (уретрит, пієлонефрит, цистит, простатит) – супозиторії 6 мг 1 раз на добу щоденно. Курс лікування – 10 супозиторіїв; при легеневій формі туберкульозу – супозиторії 6 мг 1 раз на добу щодня протягом 3 днів, потім через день. Курс лікування 20 супозиторіїв. Далі можливе використання підтримуючої терапії супозиторії 6 мг 2 рази на тиждень курсом до 2-3 місяців; у комплексній терапії онкологічних захворювань при проведенні хіміо- та променевої терапії – супозиторії 6 мг щодня за 2-3 дні до початку курсу хіміо- або променевої терапії. Далі по 6 мг 2 рази на тиждень, курсом до 20 супозиторіїв; при алергічних захворюваннях, ускладнених інфекційним синдромом – супозиторії 6 мг 1 раз на добу щодня. Курс лікування – 10 супозиторіїв; при ревматоїдному артриті – супозиторії 6 мг за день. Курс лікування – 10 супозиторіїв. Для профілактики (монотерапія): загострень хронічних осередків інфекцій, рецидивуючої герпетичної інфекції урогенітального тракту – супозиторії 6 мг за день. Курс – 10 супозиторіїв; грипу та ГРВІ – супозиторії 6 мг 1 раз на добу, Курс 10 супозиторіїв. Для хворих, які довго одержують імуносупресивну терапію, онкологічних, які зазнали опромінення, що мають набутий дефект імунної системи – ВІЛ, показана тривала від 2-3 місяців до 1 року підтримуюча терапія Поліоксидонієм (дорослим по 12 мг, дітям старше 6 років – по 6 мг 1- 2 рази на тиждень).ПередозуванняВипадки передозування не зареєстровані.Запобіжні заходи та особливі вказівкиПри розвитку алергічної реакції слід припинити застосування препарату Поліоксидоній і звернутися до лікаря. При необхідності припинення терапії препаратом скасування можна проводити відразу. У разі пропуску разової дози препарату необхідно прийняти його якомога раніше, але якщо настав час прийому наступної дози, дозу приймання не збільшувати. Не використовуйте препарат за наявності візуальних ознак його непридатності (дефект упаковки, зміна кольору супозиторію). Вплив на здатність керувати транспортними засобами та механізмами Застосування препарату Поліоксидоній® не впливає на здатність керувати транспортними засобами, обслуговування механізмів та інші види робіт, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови зберіганняУ прохолодному місці +8+15 градусУмови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаСклад на одну таблетку: Аксоксимеру бромід – 12 мг; Допоміжні речовини: маннітол – 3,6 мг, повідон До 17 – 2,4 мг, лактози моногідрат – 185,0 мг, крохмаль картопляний – 45,0 мг, стеаринова кислота – 2,0 мг. Пігулки, 12 мг. По 10 таблеток у контурне осередкове пакування з плівки полівінілхлоридної та фольги алюмінієвої. Одну або дві контурні коміркові упаковки разом з інструкцією по застосуванню поміщають в пачку з картону.Опис лікарської формиКруглі, плоскоциліндричні пігулки білого або білого з жовтуватим відтінком кольору, з фаскою, з ризиком - з одного боку та з написом "ПО" - з іншого.Фармакотерапевтична групаІмуномодулюючий засіб.ФармакокінетикаАзоксимеру бромід після прийому внутрішньо швидко всмоктується із шлунково-кишкового тракту, біодоступність препарату при пероральному введенні більше 70%. Максимальна концентрація в плазмі досягається через 3 години після прийому внутрішньо. Фармакокінетика Азоксимеру броміду є лінійною (концентрація в плазмі пропорційна прийнятій дозі). Азоксимер бромід є гідрофільним з'єднанням. Здається обсяг розподілу становить приблизно 0,5 л/кг, що говорить про те, що препарат розподіляється в основному в міжклітинній рідині. Період напівабсорбції – 35 хвилин, період напіввиведення – 18 годин. Азоксимер бромід швидко розподіляється по всіх органах і тканинах організму, проникає через гематоенцефалічний та гематоофтальмічний бар'єри. Кумулятивний ефект відсутній. В організмі Азоксимер бромід піддається біодеструкції до низькомолекулярних олігомерів, виводиться переважно нирками, з фекаліями – не більше 3%.ФармакодинамікаАзоксимеру бромід має комплексну дію: імуномодулюючу, детоксикувальну, антиоксидантну, помірну протизапальну. Основою механізму імуномодулюючої дії Азоксимеру броміду є пряма дія на фагоцитуючі клітини та природні кілери, а також стимуляція антитілоутворення та синтезу інтерферону-альфа та інтерферону-гамма. Детоксикаційні та антиоксидантні властивості Азоксимеру броміду багато в чому визначаються структурою та високомолекулярною природою препарату. Азоксимеру бромід збільшує резистентність організму щодо локальних та генералізованих інфекцій бактеріальної, грибкової та вірусної етіології. Відновлює імунітет при вторинних імунодефіцитних станах, спричинених різними інфекціями, травмами, ускладненнями після хірургічних операцій. Характерною особливістю Азоксимеру броміду при місцевому (сублінгвальному) застосуванні є здатність активувати фактори раннього захисту організму від інфекції: препарат стимулює бактерицидні властивості нейтрофілів, макрофагів, посилює їх здатність поглинати бактерії, підвищує бактерицидні властивості слини та секрету слизових верхів. При пероральному застосуванні Азоксимер бромід активує також лімфоїдні клітини в лімфатичних вузлах кишечника. Азоксимеру бромід блокує розчинні токсичні речовини та мікрочастинки, має здатність виводити з організму токсини, солі важких металів, інгібує перекисне окиснення ліпідів як за рахунок перехоплення вільних радикалів, так і за допомогою елімінації каталітично активних іонів Fe2+. Азоксимеру бромід знижує запальну реакцію за допомогою нормалізації синтезу про- та протизапальних цитокінів. Азоксимеру бромід добре переноситься, не володіє мітогенною, поліклональною активністю, антигенними властивостями, не виявляє алергійної, мутагенної, ембріотоксичної, тератогенної та канцерогенної дії. Азоксимеру бромід не має запаху і смаку, не має місцевоподразнюючої дії при нанесенні на слизові оболонки носа та ротоглотки.Показання до застосуванняЗастосовується у дорослих та дітей від 3-х років для лікування та профілактики гострих та хронічних респіраторних захворювань у стадії загострення та ремісії. Для лікування (у комплексній терапії): гострих та загострення хронічних рецидивуючих інфекційно-запальних захворювань ротоглотки, приносових пазух, верхніх та нижніх дихальних шляхів, внутрішнього та середнього вуха; алергічних захворювань (у тому числі полінозу, бронхіальної астми), ускладнених рецидивною бактеріальною, грибковою та вірусною інфекцією; Для профілактики (монотерапія): рецидивуючої герпетичної інфекції назальної та лабіальної області; загострень хронічних осередків інфекцій ротоглотки, приносових пазух, верхніх дихальних шляхів, внутрішнього та середнього вуха; вторинних імунодефіцитних станів, що виникають внаслідок старіння чи впливу несприятливих факторів.Протипоказання до застосуванняпідвищена індивідуальна чутливість; вагітність, період грудного вигодовування; дитячий вік до 3 років; гостра ниркова недостатність; рідкісна спадкова непереносимість лактози, дефіцит лактази, синдром глюкозо-галактозної мальабсорбції. З обережністю Якщо у Вас є захворювання, зазначені в даному розділі, зверніться до лікаря перед початком прийому лікарського препарату: хронічна ниркова недостатність (застосовують не частіше ніж 2 рази на тиждень).Вагітність та лактаціяПротипоказано застосування препарату Поліоксидоній® вагітним та жінкам у період грудного вигодовування (клінічний досвід застосування відсутній). При експериментальному застосуванні препарату Поліоксидоній® у тварин не виявлено ембріотоксичної та тератогенної дії, впливу на розвиток плода. Перед застосуванням препарату Поліоксидоній®, якщо ви вагітні, або припускаєте, що ви могли бути вагітною, або плануєте вагітність, необхідно проконсультуватися з лікарем. У період грудного вигодовування перед застосуванням препарату Поліоксидоній необхідно проконсультуватися з лікарем.Побічна діяПобічні ефекти не зареєстровані. Якщо Ви помітили будь-які побічні ефекти, які не вказані в інструкції, повідомте про це лікаря.Взаємодія з лікарськими засобамиАзоксимеру бромід не інгібує ізоферменти CYP1A2, CYP2С9, CYP2С19, CYP2D6, цитохрому Р-450, тому препарат сумісний з антибіотиками, противірусними, протигрибковими та антигістамінними препаратами, глюкокортикостероїдами та глюкокортикостероїдами. Якщо Ви приймаєте перелічені вище або інші лікарські препарати (у тому числі безрецептурні), перед початком прийому Поліоксидонія проконсультуйтеся з лікарем.Спосіб застосування та дозиЗастосовуйте препарат тільки згідно з тими показаннями, тим способом застосування і в дозах, які вказані в інструкції. Якщо після лікування покращення не настає або симптоми посилюються, або з'являються нові симптоми, необхідно проконсультуватися з лікарем. Перорально та сублінгвально за 20-30 хв до їди щодня 2 рази на добу: дітям старше 10 років та дорослим – по 1 таблетці, дітям від 3 до 10 років – по ½ таблетки (6 мг). За необхідності можливе проведення повторних курсів терапії через 3-4 місяці. При повторному призначенні препарату його ефективність не знижується. Рекомендовані схеми лікування Сублінгвально Для лікування дорослим: грипу та гострих респіраторних інфекцій – по 1 таблетці 2 рази на день 7 днів; запальних процесів ротоглотки – по 1 таблетці двічі на день протягом 10 днів; загострень хронічних захворювань верхніх дихальних шляхів, приносових приносових пазух, хронічних отитів – по 1 таблетці 2 рази на день протягом 10 днів; алергічних захворювань (у тому числі полінозу, бронхіальної астми), ускладнених рецидивною бактеріальною, грибковою та вірусною інфекцією – по 1 таблетці 2 рази на день протягом 10 днів. Для лікування дітям від 3 до 10 років: грипу та гострих респіраторних інфекцій – по ½ таблетки 2 рази на день 7 днів; запальних процесів ротоглотки – по 1/2 таблетки 2 рази на день протягом 7 днів; алергічних захворювань (у тому числі полінозу, бронхіальної астми), ускладнених рецидивною бактеріальною, грибковою та вірусною інфекцією – по ½ таблетки 2 рази на день протягом 7 днів. Для лікування дітям старше 10 років: грипу та гострих респіраторних інфекцій – по 1 таблетці 2 рази на день 7 днів; запальних процесів ротоглотки – по 1 таблетці 2 десь у день протягом 7 днів; загострень хронічних захворювань верхніх дихальних шляхів, приносових приносових пазух, хронічних отитів – по 1 таблетці 2 рази на день протягом 7 днів; алергічних захворювань (у тому числі полінозу, бронхіальної астми), ускладнених рецидивною бактеріальною, грибковою та вірусною інфекцією – по 1 таблетці 2 рази на день протягом 7 днів. Для профілактики дорослим: грипу та гострих респіраторних інфекцій у передепідемічний період – по 1 таблетці на день протягом 10 днів; рецидивуючої герпетичної інфекції назальної та лабіальної області – по 1 таблетці 2 рази на день 10 днів; загострень хронічних вогнищ інфекцій ротоглотки, приносових пазух, верхніх дихальних шляхів, внутрішнього та середнього вуха – по 1 таблетці щодня 10 днів; вторинних імунодефіцитів, що виникають внаслідок старіння чи впливу несприятливих факторів – по 1 таблетці 1 раз на день 10 днів. Для профілактики дітям від 3 до 10 років: грипу та гострих респіраторних інфекцій у передепідемічний період – по ½ таблетки на день протягом 7 днів; рецидивуючої герпетичної інфекції назальної та лабіальної області – по ½ таблетки 2 рази на день 7 днів; загострень хронічних осередків інфекцій ротоглотки, приносових пазух, верхніх дихальних шляхів, внутрішнього та середнього вуха – по ½ таблетки щодня 10 днів. Для профілактики дітям віком від 10 років: грипу та гострих респіраторних інфекцій у передепідемічний період – по 1 таблетці на день протягом 7 днів; рецидивуючої герпетичної інфекції назальної та лабіальної області – по 1 таблетці 2 рази на день 7 днів; загострень хронічних вогнищ інфекцій ротоглотки, приносових пазух, верхніх дихальних шляхів, внутрішнього та середнього вуха по 1 таблетці щодня 10 днів. Перорально Для лікування дорослим: захворювань верхніх та нижніх дихальних шляхів – по 1 таблетці 2 рази 10 днів. Для лікування дітям старше 10 років: захворювань верхніх та нижніх дихальних шляхів – по 1 таблетці 2 рази 10 днів.ПередозуванняВипадки передозування не зареєстровані.Запобіжні заходи та особливі вказівкиПри розвитку алергічної реакції слід припинити застосування препарату Поліоксидоній і звернутися до лікаря. При необхідності припинення прийому препарату Поліоксидоній відміну можна здійснити відразу, без поступового зменшення дози. У разі пропуску введення чергової дози препарату його застосування слід проводити у звичайному режимі, як зазначено в даній інструкції або рекомендовано лікарем. Пацієнт не повинен вводити подвоєну дозу для компенсації пропущених доз. Не використовуйте препарат за наявності візуальних ознак його непридатності (дефект упаковки, зміна кольору таблетки). Вплив на здатність керувати транспортними засобами та іншими механізмами Застосування препарату Поліоксидоній® не впливає на здатність до виконання потенційно небезпечних видів діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій (у тому числі керування транспортними засобами, робота з механізмами, що рухаються).Умови відпустки з аптекБез рецептаВідео на цю тему
Показання до застосуванняЛікування та профілактика різних форм гнійно-запальних та ентеральних захворювань, викликаних стафілококами, стрептококами, протеями, клебсієлами, синьогнійною та кишковою паличками. Захворювання вуха, горла, носа, дихальних шляхів та легень: Запалення пазух носа, середнього вуха. Ангіна.
Склад, форма випуску та упаковкаРозчин - 1 мл: Активні речовини: меглюміну акридонацетат* (у перерахунку на акридонуцтову кислоту) – 125 мг; допоміжні речовини: вода д/і - до 1 мл. * Отриманий за наступним прописом: акридонуксусная кислота - 125 мг, меглюмін (N-метилглюкамін) - 96.3 мг. 2 мл - ампули безбарвного скла (5) - упаковки коміркові контурні (1) - пачки картонні. 2 мл - ампули коричневого скла (5) - упаковки коміркові контурні (1) - пачки картонні.Опис лікарської формиРозчин для внутрішньовенного та внутрішньовенного введення прозорий, жовтого кольору.Фармакотерапевтична групаІмуностимулюючий засіб.ФармакокінетикаПри введенні в максимально допустимій дозі Cmax у плазмі досягається через 1-2 год. Через 24 год активна речовина виявляється у слідових кількостях. Проникає через гематоенцефалічний бар'єр. Т1/2 становить 4-5 год. При тривалому застосуванні кумуляції в організмі немає.ФармакодинамікаМеглуміну акридонацетат є низькомолекулярним індуктором інтерферону, що визначає широкий спектр його біологічної активності (противірусної, імуномодулюючої, протизапальної). Основними клітинами-продуцентами інтерферону після введення препарату є макрофаги, Т- та В-лімфоцити. Залежно від типу інфекції має місце переважання активності тієї чи іншої ланки імунітету. Препарат індукує високі титри інтерферону в органах та тканинах, що містять лімфоїдні елементи (селезінка, печінка, легені), активує стовбурові клітини кісткового мозку, стимулюючи утворення гранулоцитів. Циклоферон® активує Т-лімфоцити та природні кілерні клітини, нормалізує баланс між субпопуляціями Т-хелперів та Т-супресорів. Посилює активність α-інтерферонів. Циклоферон® ефективний щодо вірусів кліщового енцефаліту, грипу, гепатиту, герпесу, цитомегаловірусу, вірусу імунодефіциту людини, вірусу папіломи та інших вірусів. При гострих вірусних гепатитах Циклоферон перешкоджає переходу захворювань у хронічну форму. На стадії первинних проявів ВІЛ-інфекції сприяють стабілізації показників імунітету. Встановлено високу ефективність препарату у комплексній терапії гострих та хронічних бактеріальних інфекцій (нейроінфекції, хламідіози, бронхіти, пневмонії, післяопераційні ускладнення, урогенітальні інфекції, виразкова хвороба) як компонент імунотерапії. Циклоферон® виявляє високу ефективність при ревматичних та системних захворюваннях сполучної тканини, пригнічуючи аутоімунні реакції та надаючи протизапальну та знеболювальну дію.Показання до застосуванняУ складі комплексної терапії у дорослих: ВІЛ-інфекція (стадії 2А-2В); нейроінфекції: серозні менінгіти та енцефаліти, кліщовий бореліоз (хвороба Лайма); вірусні гепатити А, В, З, D; герпетична інфекція; цитомегаловірусна інфекція; вторинні імунодефіцити, асоційовані з гострими та хронічними бактеріальними та грибковими інфекціями; хламідійні інфекції; ревматичні та системні захворювання сполучної тканини (ревматоїдний артрит, системний червоний вовчак); дегенеративно-дистрофічні захворювання суглобів (включаючи деформуючий остеоартроз) У складі комплексної терапії у дітей: вірусні гепатити А, В, З, D; герпетична інфекція; ВІЛ-інфекція (стадії 2А-2В).Протипоказання до застосуванняцироз печінки у стадії декомпенсації; дитячий вік до 4 років; вагітність; період лактації (грудного вигодовування); - підвищена чутливість до компонентів препарату.Вагітність та лактаціяПрепарат протипоказаний до застосування при вагітності та в період лактації (грудного вигодовування). Протипоказання: дитячий вік до 4 років.Побічна діяМожливо: алергічні реакції.Взаємодія з лікарськими засобамиЦиклоферон® сумісний з усіма лікарськими препаратами, що застосовуються при лікуванні зазначених захворювань (в т.ч. з інтерферонами та хіміотерапевтичними препаратами). Циклоферон® посилює дію інтерферонів та аналогів нуклеозидів. При сумісному застосуванні Циклоферон® зменшує побічні ефекти хіміотерапії та інтерферонотерапії.Спосіб застосування та дозиДорослим Циклоферон® вводять внутрішньом'язово або внутрішньовенно 1 раз на добу за базовою схемою: через день. Тривалість лікування залежить від захворювання. При герпетичних та цитомегаловірусних інфекціях препарат призначають за базовою схемою – 10 ін'єкцій по 250 мг. Сумарна доза 2.5 г. Лікування найефективніше на початку загострення захворювання. При нейроінфекціях препарат вводять за базовою схемою. Курс лікування – 12 ін'єкцій по 250-500 мг у поєднанні з етіотропною терапією. Сумарна доза 3-6 р. Повторні курси проводять за необхідності. При хламідійній інфекції лікування проводять за базовою схемою. Курс лікування – 10 ін'єкцій по 250 мг. Сумарна доза 2.5 г. Повторний курс – через 10-14 днів. Доцільним є поєднання Циклоферону з антибіотиками. При гострих вірусних гепатитах А, В, С, D та змішаних формах препарат вводиться за базовою схемою 10 ін'єкцій по 500 мг. Сумарна доза – 5 г. При затяжному перебігу повторний курс проводять через 10-14 днів. При хронічних вірусних гепатитах, С, D і змішаних формах препарат вводять за базовою схемою 10 ін'єкцій по 500 мг, далі за підтримуючою схемою 3 рази на тиждень. протягом 3 місяців у складі комплексної терапії. Рекомендується у поєднанні з інтерферонами та хіміотерапією. Повторення курсу проводять за 10-14 днів. При ВІЛ-інфекції (стадія 2А-2В) препарат призначають за базовою схемою 10 ін'єкцій по 500 мг і далі за схемою, що підтримує, один раз на три дні протягом 2.5 міс. Повторення курсу проводять за 10 днів. При імунодефіцитних станах курс лікування складається з 10 ін'єкцій внутрішньом'язово за базовою схемою в разовій дозі 250 мг. Сумарна доза 2,5 г. Повторний курс проводиться через 6-12 місяців. При ревматичних та системних захворюваннях сполучної тканини призначають 4 курси по 5 ін'єкцій за базовою схемою, по 250 мг із перервою 10-14 днів. Необхідність проведення повторного курсу лікаря визначає індивідуально. При дегенеративно-дистрофічних захворюваннях суглобів призначають 2 курси по 5 ін'єкцій по 250 мг з перервою 10-14 днів за базовою схемою. Необхідність проведення повторного курсу лікаря визначає індивідуально. Дітям Циклоферон® призначають внутрішньом'язово або внутрішньовенно 1 раз на добу. Добова терапевтична доза становить 6-10 мг/кг маси тіла. При гострих вірусних гепатитах А, В, С, D та змішаних формах проводять 15 ін'єкцій препарату за базовою схемою. При затяжному перебігу інфекції курс повторюють через 10-14 днів. При хронічних вірусних гепатитах, С, D препарат вводять за базовою схемою 10 ін'єкцій і далі за підтримуючою схемою 3 рази на тиждень протягом 3 міс у складі комплексної терапії. Рекомендується застосування у поєднанні з інтерферонами та хіміотерапією. При ВІЛ-інфекції (стадії 2А-2В) призначають курс з 10 ін'єкцій за базовою схемою та далі за підтримуючою схемою 1 раз на 3 дні протягом 3 міс. Повторний курс проводять за 10 днів. При герпетичній інфекції проводять курс із 10 ін'єкцій за базовою схемою. При збереженні реплікативної активності вірусу курс лікування продовжують за підтримуючою схемою із введенням препарату 1 раз на 3 дні протягом 4 тижнів.ПередозуванняВідомості про передозування препарату відсутні.Запобіжні заходи та особливі вказівкиПри захворюваннях щитовидної залози застосування Циклоферону слід проводити під контролем ендокринолога. При лікуванні грипу та ГРВІ, крім терапії Циклофероном, слід проводити симптоматичну терапію. Вплив на здатність до керування автотранспортом та управління механізмами Циклоферон® не впливає на здатність керувати автомобілем.Умови відпустки з аптекЗа рецептомВідео на цю тему