Антианемические
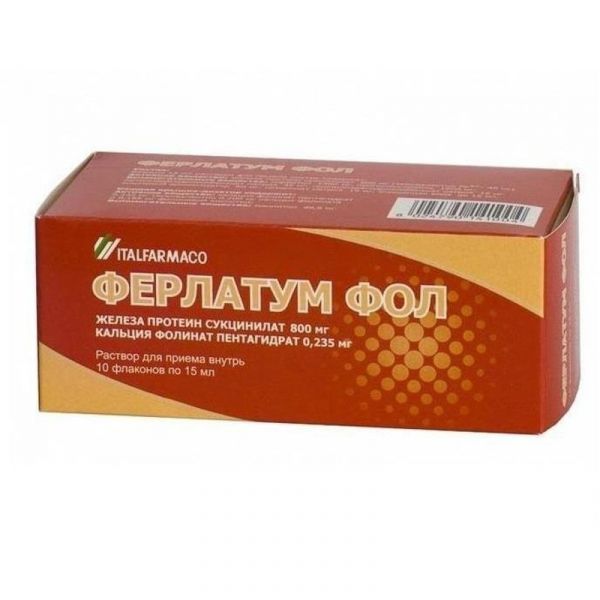
Склад, форма випуску та упаковкаСироп - 1 мл: Активні речовини: заліза сульфат – 34,20 мг (відповідає 6,870 мг двовалентного заліза) D, L-серин – 25,80 мг; допоміжні речовини: аскорбінова кислота; сироп інвертний (72,7% TS); малиновий ароматизатор; вершковий ароматизатор; етанол 96%; очищена вода. У флаконах темного скла зі струменевою пробкою по 100 мл; у коробці 1 флакон.Опис лікарської формиПрозорий розчин від зеленого або жовтувато-зеленого до жовто-коричневого або оранжево-коричневого кольору з малиново-вершковим запахом.Фармакотерапевтична групаЗалізо препарат.ФармакокінетикаПісля прийому внутрішньо залізо, що входить до складу препарату, досить повно абсорбується з ШКТ в системний кровотік. Існує кореляція між ступенем дефіциту заліза та кількістю абсорбованого в системний кровотік заліза (що вищий дефіцит заліза, тим краще всмоктування). Тmax досягається протягом перших 2-4 годин після прийому препарату. Виводиться із сечею, калом, потім.ФармакодинамікаЗалізо необхідне життєдіяльності організму: входить до складу гемоглобіну, міоглобіну, різних ферментів; оборотно зв'язує кисень і бере участь у низці окислювально-відновних реакцій; стимулює еритропоез. Альфа-амінокислота серин, що входить до складу препарату, сприяє більш ефективному всмоктування заліза та його надходженню в системний кровотік, призводячи до швидкого відновлення його нормального вмісту в організмі. Це забезпечує кращу переносимість препарату та дозволяє зменшити необхідну дозу заліза. Швидко заповнює дефіцит заліза в організмі, сприяючи поступовій регресії клінічних (слабкість, стомлюваність, запаморочення, тахікардія, хворобливість та сухість шкіри) та лабораторних симптомів анемії.Показання до застосуванняЛікування дефіциту заліза.Протипоказання до застосуванняПідвищена чутливість до активних чи допоміжних компонентів препарату; порушення всмоктування заліза (сидероахрестична анемія, свинцева анемія, таласемія); підвищений вміст заліза в організмі (гемохроматоз, гемолітична анемія); анемія, не пов'язана із дефіцитом заліза. З обережністю: Слід бути обережними при одночасному застосуванні препаратів заліза з дієтичними продуктами та добавками, що містять солі заліза (можливий ризик передозування). У пацієнтів із запаленням та виразками слизової оболонки шлунково-кишкового тракту слід оцінювати співвідношення користі від лікування та ризику розвитку загострень гастроентерологічних захворювань на фоні терапії препаратами заліза. Пацієнтам із спадковою непереносимістю фруктози або галактози, відсутністю лактази, глюкозно-галактозним порушенням всмоктування або сахарозно-ізомальтозним дефіцитом не слід приймати препарат.Вагітність та лактаціяНемає протипоказань.Побічна діяЗ боку імунної системи: рідко (> 1/10 000 та < 1/1000) шкірні алергічні реакції. З боку шлунково-кишкового тракту: дуже рідко (< 1/10 000) запор, діарея, біль у животі, нудота, блювання. При прийомі залізовмісних препаратів можливе забарвлення калу в темний (чорний) колір, що немає клінічної значимості. Шлунково-кишкові розлади можуть бути попереджені поступовим збільшенням дози на початку лікування або зниженням дози у процесі лікування.Взаємодія з лікарськими засобамиДефероксамін – специфічний антидот. Антацидні засоби, препарати кальцію, етидронова кислота, препарати, що знижують кислотність шлункового соку (в т.ч. циметидин, препарати, що містять карбонати, бікарбонати, фосфати, оксалати), панкреатин, молоко, овочі, хлібні злаки, яєчний жовток, чай, кава знижують всмоктування препарату (інтервал між прийомами має становити 1-2 години). Аскорбінова кислота збільшує абсорбцію. Знижує абсорбцію фторхінолонів, пеніциламіну, тетрациклінів (інтервал між прийомом також має становити 2 год). Великі дози препаратів заліза знижують ниркову абсорбцію цинку (інтервал між прийомами повинен становити 2 год). Етанол збільшує абсорбцію заліза та ризик виникнення токсичних ускладнень.Спосіб застосування та дозиСироп: середня добова доза 5мл/12 кг. ваги тіла. Лікування продовжують протягом 4-6 тижнів після зникнення симптомів анемії, викликаної дефіцитом заліза.ПередозуванняСимптоми: слабкість, втома, парестезії, блідість шкірних покривів, холодний липкий піт, зниження артеріального тиску, серцебиття, акроціаноз, біль у животі, діарея з домішкою крові, блювання, ціаноз, сплутаність свідомості, слабкий пульс, гіпертермія, летаргія, гіпервентиляції, кома. Ознаки периферичного циркулярного колапсу виявляються протягом 30 хв після прийому; метаболічний ацидоз, судоми, жар, лейкоцитоз, кома – протягом 12-24 год; гострий нирковий та печінковий некроз – через 2-4 дні. Лікування: до проведення специфічної терапії - вживають заходів щодо видалення препарату (промивання шлунка), що невсмоктався, дають молоко, сирі яйця. Специфічна терапія - дефероксамін внутрішньо і парентерально. При гострих отруєннях для зв'язування заліза, що ще невсмоктався з ШКТ, дають всередину 5-10 г препарату,розчинивши 10 -20 ампул у питній воді. При розвитку явищ отруєння дефероксамін вводять внутрішньом'язово повільно, дітям – 15 мг/год, дорослим – 5 мг/кг/год (до 80 мг/кг/добу); при легкому отруєнні: в/м, дітям – по 1 г кожні 4-6 год, дорослим – по 50 мг/кг (до 4 г/добу); при тяжкому отруєнні, що супроводжується шоком, внутрішньовенно краплинно вводять 1 г препарату і проводять симптоматичну терапію. Гемодіаліз неефективний для виведення заліза, але може бути використаний для прискорення виведення залізо-дефероксамінового комплексу, а також може призначатися при оліго- та анурії. Можливе проведення перитонеального діалізу.що супроводжується шоком, внутрішньовенно краплинно вводять 1 г препарату і проводять симптоматичну терапію. Гемодіаліз неефективний для виведення заліза, але може бути використаний для прискорення виведення залізо-дефероксамінового комплексу, а також може призначатися при оліго- та анурії. Можливе проведення перитонеального діалізу.що супроводжується шоком, внутрішньовенно краплинно вводять 1 г препарату і проводять симптоматичну терапію. Гемодіаліз неефективний для виведення заліза, але може бути використаний для прискорення виведення залізо-дефероксамінового комплексу, а також може призначатися при оліго- та анурії. Можливе проведення перитонеального діалізу.Запобіжні заходи та особливі вказівкиЗ обережністю: хворим з виразковою хворобою шлунка та дванадцятипалої кишки, запальними захворюваннями кишечника (ентерит, дивертикул, виразковий коліт, хвороба Крона), алкоголізмом (активний або в стадії ремісії), алергічними захворюваннями, бронхіальною астмою, гепатиною артритом, при переливанні крові. Слід бути обережним при призначенні сиропу або крапель хворим на цукровий діабет - 1 ч.ложка сиропу містить 1,8 г глюкози, а 18 крапель (1 мл) - 64 мг, що еквівалентно 0,15 ХЕ і 0,0053 ХЕ відповідно. Всмоктування зменшують чорний чай, каву, молоко, а також тверду їжу, хліб, сирі злаки, молочні продукти, яйця.Умови відпустки з аптекЗа рецептомВідео на цю тему
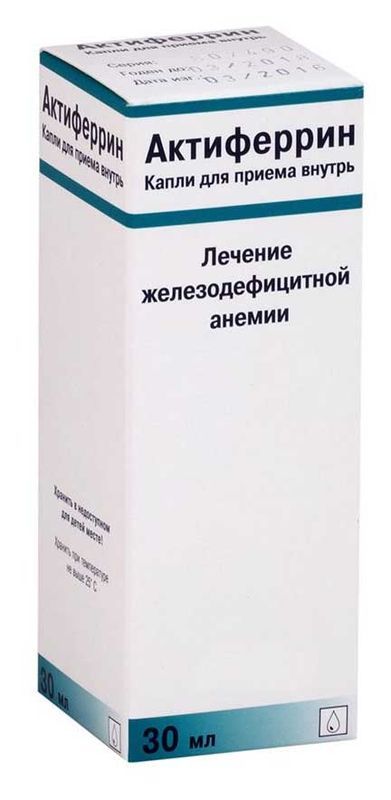
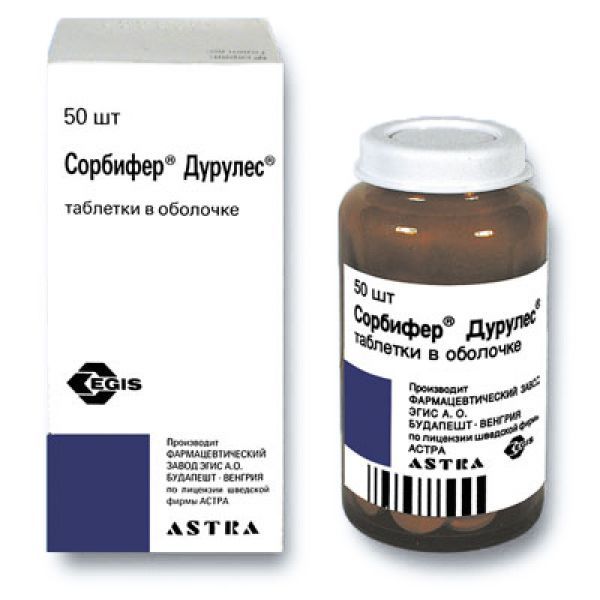
Склад, форма випуску та упаковкаКапсули - 1 капс. Активні речовини: заліза сульфат (7H2O) – 113,85 мг (відповідає 34,5 мг двовалентного заліза) D, L-серин – 129 мг; Допоміжні речовини: олія сурепна (рафінована); олія соєва (гідрована); олія соєва (частково гідрована); лецитин; жовтий віск; гліцерол 85%; сорбітол; желатин; заліза оксид (червоний, чорний). У блістері 10 прим.; у коробці 2 або 5 блістерів. Сироп - 1 мл: Активні речовини: заліза сульфат – 34,20 мг (відповідає 6,870 мг двовалентного заліза) D, L-серин – 25,80 мг; допоміжні речовини: аскорбінова кислота; сироп інвертний (72,7% TS); малиновий ароматизатор; вершковий ароматизатор; етанол 96%; очищена вода. У флаконах темного скла зі струменевою пробкою по 100 мл; у коробці 1 флакон. Краплі для прийому внутрішньо - 1 мл (18 крапель): Активні речовини: заліза сульфат – 47,2 мг (відповідає 9,48 мг двовалентного заліза) D, L-серин – 35,6 мг; допоміжні речовини: калію сорбат; аскорбінова кислота; цукровий інвертний сироп; етанол 94%; малиновий ароматизатор; вершковий ароматизатор; очищена вода. У флаконах темного скла по 30 мл, із пробкою-крапельницею; у коробці 1 флакон.Опис лікарської формиПрозорий розчин від зеленого або жовтувато-зеленого до жовто-коричневого або оранжево-коричневого кольору з малиново-вершковим запахом. Випробування проводять органолептично.Фармакотерапевтична групаЗалізо препарат.ФармакокінетикаПісля прийому внутрішньо залізо, що входить до складу препарату, досить повно абсорбується з ШКТ в системний кровотік. Існує кореляція між ступенем дефіциту заліза та кількістю абсорбованого в системний кровотік заліза (що вищий дефіцит заліза, тим краще всмоктування). Тmax досягається протягом перших 2-4 годин після прийому препарату. Виводиться із сечею, калом, потім.ФармакодинамікаЗалізо необхідне життєдіяльності організму: входить до складу гемоглобіну, міоглобіну, різних ферментів; оборотно зв'язує кисень і бере участь у низці окислювально-відновних реакцій; стимулює еритропоез. Альфа-амінокислота серин, що входить до складу препарату, сприяє більш ефективному всмоктування заліза та його надходженню в системний кровотік, призводячи до швидкого відновлення його нормального вмісту в організмі. Це забезпечує кращу переносимість препарату та дозволяє зменшити необхідну дозу заліза. Швидко заповнює дефіцит заліза в організмі, сприяючи поступовій регресії клінічних (слабкість, стомлюваність, запаморочення, тахікардія, хворобливість та сухість шкіри) та лабораторних симптомів анемії.Показання до застосуванняЛікування дефіциту заліза.Протипоказання до застосуванняПідвищена чутливість до активних чи допоміжних компонентів препарату; порушення всмоктування заліза (сидероахрестична анемія, свинцева анемія, таласемія); підвищений вміст заліза в організмі (гемохроматоз, гемолітична анемія); анемія, не пов'язана із дефіцитом заліза. З обережністю: Слід бути обережними при одночасному застосуванні препаратів заліза з дієтичними продуктами та добавками, що містять солі заліза (можливий ризик передозування). У пацієнтів із запаленням та виразками слизової оболонки шлунково-кишкового тракту слід оцінювати співвідношення користі від лікування та ризику розвитку загострень гастроентерологічних захворювань на фоні терапії препаратами заліза. Пацієнтам із спадковою непереносимістю фруктози або галактози, відсутністю лактази, глюкозно-галактозним порушенням всмоктування або сахарозно-ізомальтозним дефіцитом не слід приймати препарат.Вагітність та лактаціяНемає протипоказань.Побічна діяЗ боку імунної системи: рідко (> 1/10 000 та < 1/1000) шкірні алергічні реакції. З боку шлунково-кишкового тракту: дуже рідко (< 1/10 000) запор, діарея, біль у животі, нудота, блювання. При прийомі залізовмісних препаратів можливе забарвлення калу в темний (чорний) колір, що немає клінічної значимості. Шлунково-кишкові розлади можуть бути попереджені поступовим збільшенням дози на початку лікування або зниженням дози у процесі лікування.Взаємодія з лікарськими засобамиДефероксамін – специфічний антидот. Антацидні засоби, препарати кальцію, етидронова кислота, препарати, що знижують кислотність шлункового соку (в т.ч. циметидин, препарати, що містять карбонати, бікарбонати, фосфати, оксалати), панкреатин, молоко, овочі, хлібні злаки, яєчний жовток, чай, кава знижують всмоктування препарату (інтервал між прийомами має становити 1-2 години). Аскорбінова кислота збільшує абсорбцію. Знижує абсорбцію фторхінолонів, пеніциламіну, тетрациклінів (інтервал між прийомом також має становити 2 год). Великі дози препаратів заліза знижують ниркову абсорбцію цинку (інтервал між прийомами повинен становити 2 год). Етанол збільшує абсорбцію заліза та ризик виникнення токсичних ускладнень.Спосіб застосування та дозиКраплі: дорослі – 5 крапель/кг маси тіла на добу, розділені на 2-3 прийоми. Грудні діти – по 10-15 крапель 3 рази на день, дошкільнята – 3 рази по 25-35 крапель на день, школярі – по 50 крапель 3 рази на день. Краплі приймають із невеликою кількістю соку чи води. Лікування продовжують протягом 4-6 тижнів після зникнення симптомів анемії, викликаної дефіцитом заліза.ПередозуванняСимптоми: слабкість, втома, парестезії, блідість шкірних покривів, холодний липкий піт, зниження артеріального тиску, серцебиття, акроціаноз, біль у животі, діарея з домішкою крові, блювання, ціаноз, сплутаність свідомості, слабкий пульс, гіпертермія, летаргія, гіпервентиляції, кома. Ознаки периферичного циркулярного колапсу виявляються протягом 30 хв після прийому; метаболічний ацидоз, судоми, жар, лейкоцитоз, кома – протягом 12-24 год; гострий нирковий та печінковий некроз – через 2-4 дні. Лікування: до проведення специфічної терапії - вживають заходів щодо видалення препарату (промивання шлунка), що невсмоктався, дають молоко, сирі яйця. Специфічна терапія - дефероксамін внутрішньо і парентерально. При гострих отруєннях для зв'язування заліза, що ще невсмоктався з ШКТ, дають всередину 5-10 г препарату,розчинивши 10 -20 ампул у питній воді. При розвитку явищ отруєння дефероксамін вводять внутрішньом'язово повільно, дітям – 15 мг/год, дорослим – 5 мг/кг/год (до 80 мг/кг/добу); при легкому отруєнні: в/м, дітям – по 1 г кожні 4-6 год, дорослим – по 50 мг/кг (до 4 г/добу); при тяжкому отруєнні, що супроводжується шоком, внутрішньовенно краплинно вводять 1 г препарату і проводять симптоматичну терапію. Гемодіаліз неефективний для виведення заліза, але може бути використаний для прискорення виведення залізо-дефероксамінового комплексу, а також може призначатися при оліго- та анурії. Можливе проведення перитонеального діалізу.що супроводжується шоком, внутрішньовенно краплинно вводять 1 г препарату і проводять симптоматичну терапію. Гемодіаліз неефективний для виведення заліза, але може бути використаний для прискорення виведення залізо-дефероксамінового комплексу, а також може призначатися при оліго- та анурії. Можливе проведення перитонеального діалізу.що супроводжується шоком, внутрішньовенно краплинно вводять 1 г препарату і проводять симптоматичну терапію. Гемодіаліз неефективний для виведення заліза, але може бути використаний для прискорення виведення залізо-дефероксамінового комплексу, а також може призначатися при оліго- та анурії. Можливе проведення перитонеального діалізу.Запобіжні заходи та особливі вказівкиЗ обережністю: хворим з виразковою хворобою шлунка та дванадцятипалої кишки, запальними захворюваннями кишечника (ентерит, дивертикул, виразковий коліт, хвороба Крона), алкоголізмом (активний або в стадії ремісії), алергічними захворюваннями, бронхіальною астмою, гепатиною артритом, при переливанні крові. Слід бути обережним при призначенні сиропу або крапель хворим на цукровий діабет - 1 ч.ложка сиропу містить 1,8 г глюкози, а 18 крапель (1 мл) - 64 мг, що еквівалентно 0,15 ХЕ і 0,0053 ХЕ відповідно. Всмоктування зменшують чорний чай, каву, молоко, а також тверду їжу, хліб, сирі злаки, молочні продукти, яйця.Умови відпустки з аптекЗа рецептомВідео на цю тему
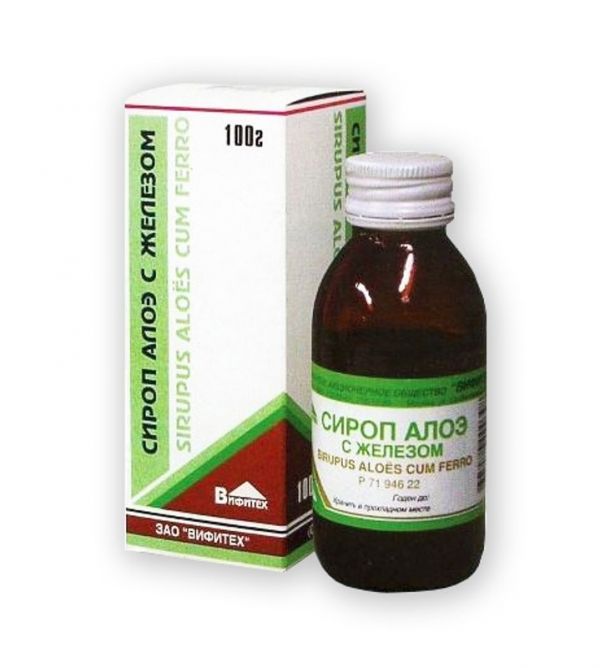
Склад, форма випуску та упаковкаСклад на 100 г препарату: Активини речовини: Заліза (II) хлориду розчину свіжоприготовленого з масовою часткою залізо(II)-іону 14,8% – 13,5 г; Алое соку - 29,6 г. Допоміжні речовини: Сахара (цукрози) – 55 г; Хлористоводородної кислоти розведеної – 1,5 г; Лимонної кислоти – 0,4 г. Сироп. По 100 г у флакони оранжевого скла або банки оранжевого скла. Кожен флакон або банку разом з інструкцією із застосування поміщають у пачку з картону.Опис лікарської формиЗлегка каламутна густувата рідина від оранжевого до коричневого кольору. При зберіганні допускається поява осаду.Фармакотерапевтична групаЗасіб рослинного походження.ФармакодинамікаВідновлює недолік в організмі заліза, пов'язаний з поганим його засвоєнням у шлунково-кишковому тракті, крововтратами, неповноцінним харчуванням, підвищеною потребою в залозі. Завдяки вмісту речовин, що відносяться до біогенних стимуляторів, стимулює вплив на процеси обміну: покращує клітинний метаболізм, трофіку і регенерацію тканин, підвищує загальну неспецифічну резистентність організму.Показання до застосуванняПрофілактика та лікування залізодефіцитних станів (латентний дефіцит заліза, залізодефіцитна анемія).Протипоказання до застосуванняПідвищена чутливість до компонентів препарату, хронічна серцева недостатність, артеріальна гіпертензія, геморой, цистит, запальні захворювання органів шлунково-кишкового тракту в період загострення, холелітіаз, гемохроматоз, сидероахрестична анемія, отруєння свинцем, гемолітичні або спадкові. пов'язані з дефіцитом заліза; хронічна ниркова недостатність, метрорагія, кровохаркання, дитячий вік (до 18 років).Вагітність та лактаціяНе рекомендується застосовувати при вагітності та лактації через відсутність спеціальних досліджень.Побічна діяМожливі алергічні реакції (свербіж, висип), підвищення артеріального тиску, диспептичні явища (болі в животі, діарея із запор, нудота, блювання), головний біль, запаморочення, темне фарбування емалі зубів, стільця.Взаємодія з лікарськими засобамиФармацевтично не сумісний із лікарськими засобами, що містять SH-групу. Знижує абсорбцію (взаємно) антибіотиків групи тетрациклінів. Антацидні лікарські засоби, колоїдний вісмуту цитрат, кальцію фосфат, хлорамфенікол, колестірамін, колестипол, панкреатин, Zn2+, токоферол, овочі, хлібні злаки, яєчний жовток, чай знижують всмоктування препарату; аскорбінова кислота підвищує. Знижує ефективність хінолонів, леводопи, левотироксину натрію, метилдопи, пеніциліну, сульфасалазину.Спосіб застосування та дозиВсередину. ½–1 чайну ложку сиропу розводять у ½–¼ склянки води та приймають 3 рази на день за 1 годину до їди або через 2 години після їди. Курс лікування 15-30 днів. Повторні курси лікування (до відновлення гемоглобіну) можливі під наглядом лікаря.ПередозуванняДосі про випадки передозування препаратом не повідомлялося. Симптоми: посилення побічних ефектів, гіпертермія, серцебиття, парестезія, судомні напади. Лікування: промивання шлунка, внутрішньо – сире яйце, молоко (для зв'язування іонів заліза у шлунково-кишковому тракті). У разі тяжкого отруєння – специфічна антидотна терапія (дефероксамін); симптоматична терапія.Запобіжні заходи та особливі вказівкиЩоб уникнути потемніння емалі зубів, можна приймати у вигляді розчину для пиття через трубочку.Умови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаРозчин - 1 мл: Активна речовина в одній попередньо заповненій шприц-ручці (SureClick™) Дарбепоетин альфа (рекомбінантний): 20 мкг (40 мкг/мл), 40 мкг (100 мкг/мл), 60 мкг (200 мкг/мл), 8 мкг/мл), 100 мкг (200 мкг/мл), 150 мкг (500 мкг/мл), 300 мкг (500 мкг/мл), 500 мкг (500 мкг/мл); Допоміжні речовини в 1 мл розчину: натрію дигідрофосфату моногідрат – 2,118 мг, натрію гідрофосфат – 0,661 мг, натрію хлорид – 8,182 мг, полісорбат 80 – 0,05 мг, вода для ін'єкцій – до 1 мл. Розчин для ін'єкцій, 10 мкг, 15 мкг, 20 мкг, 30 мкг, 40 мкг, 50 мкг, 60 мкг, 80 мкг, 100 мкг, 150 мкг, 300 мкг, 500 мкг. Попередньо заповнені шприци (ПЗШ) складаються з циліндра з вбудованою голкою, закритою еластомерним ковпачком, додатковим зовнішнім поліпропіленом. Також ПЗШ можуть бути забезпечені автоматичним захисним пристроєм для голки. Ковпачок голки ПЗШ складається з натуральної зневодненої гуми (похідне латексу). Попередньо заповнені шприци По 0,4 мл розчину (25 мкг/мл) – 10 мкг, або 0,375 мл розчину (40 мкг/мл) – 15 мкг, або 0,5 мл розчину (40 мкг/мл) – 20 мкг або 0,3 мл розчину (100 мкг/мл) - 30 мкг, або 0,4 мл розчину (100 мкг/мл) - 40 мкг, або 0,5 мл розчину (100 мкг/мл) - 50 мкг, або 0,3 мл розчину ( 200 мкг/мл) - 60 мкг, або 0,4 мл розчину (200 мкг/мл) - 80 мкг, або 0,5 мл розчину (200 мкг/мл) - 100 мкг, або 0,3 мл розчину (500 мкг) /мл) - 150 мкг або 0,6 мл розчину (500 мкг/мл) - 300 мкг, або 1,0 мл розчину (500 мкг/мл) - 500 мкг у шприци зі скла I гідролітичного класу з нержавіючими сталевими голками (27G ). 1. По 1 попередньо заповненому шприцу (дозування 10 мкг, 15 мкг, 20 мкг, 30 мкг, 40 мкг, 50 мкг, 60 мкг, 80 мкг, 100 мкг, 150 мкг, 30 мкг забезпечену картонним фіксатором, разом з інструкцією із застосування. На кожну пачку наклеюють прозору захисну етикетку-контроль першого розтину, що має поздовжню кольорову смугу. 2. По 1 попередньо заповненим шприцом поміщають в контурну осередкову упаковку. Одну контурну коміркову упаковку (дозування 300 мкг, 500 мкг) або 4 контурних коміркових упаковок (дозування 10 мкг, 15 мкг, 20 мкг, 30 мкг, 40 мкг, 50 мкг, 60 мкг, 6 мкг разом з інструкцією із застосування в картонну пачку. Попередньо заповнені шприци із захисним пристроєм для голки По 0,5 мл розчину (40 мкг/мл) - 20 мкг або 0,3 мл розчину (100 мкг/мл) - 30 мкг, або 0,4 мл розчину (100 мкг/мл) - 40 мкг, або 0, 5 мл розчину (100 мкг/мл) – 50 мкг, або 0,3 мл розчину (200 мкг/мл) – 60 мкг, або 0,4 мл розчину (200 мкг/мл) – 80 мкг, або 0,5 мл розчину (200 мкг/мл) – 100 мкг, або 0,3 мл розчину (500 мкг/мл) – 150 мкг або 0,6 мл розчину (500 мкг/мл) – 300 мкг, або 1,0 мл розчину (500 мкг/мл) - 500 мкг у шприци зі скла I гідролітичного класу з нержавіючими сталевими голками (27G). По 1 попередньо заповненому шприцу із захисним пристроєм для голки поміщають у контурне коміркове впакування. Одну контурну коміркову упаковку (дозування 20 мкг, 30 мкг, 3 конк 0 мкг, 50 мкг, 60 мкг, 80 мкг, 100 мкг, 150 мкг) поміщають разом з інструкцією із застосування в картонну пачку.Опис лікарської формиПрозора, безбарвна рідина.Фармакотерапевтична групаГемопоезу стимулятор.ФармакокінетикаУ зв'язку з підвищеним вмістом вуглеводів концентрація циркулюючого в крові дарбепоетину альфа перевищує мінімальну концентрацію необхідну для стимуляції еритропоезу протягом більш тривалого часу порівняно з еквівалентними дозами рчЕпо, що дозволяє знизити частоту введення дарбепоетину альфа з збереженням. Хворі з хронічною нирковою недостатністю Фармакокінетика дарбепоетину альфа була вивчена у хворих з хронічною нирковою недостатністю при внутрішньовенному та підшкірному введенні препарату. Його період напіввиведення становив 21 годину (стандартне відхилення (СО) 7,5) при внутрішньовенному введенні. Кліренс дарбепоетину альфа склав 1,9 мл/год/кг (0,56), а обсяг розподілу (Орс) був приблизно еквівалентний обсягу плазми (50 мл/кг). При підшкірному введенні його біодоступність відповідала 37%. При щомісячному підшкірному введенні дарбепоетину альфа в дозі від 0,6 до 2,1 мкг/кг період напіввиведення становив 73 години (СО 24). Більше тривалий період напіввиведення дарбепоэтина альфа при підшкірному введенні, порівняно з внутрішньовенним, обумовлений кінетикою абсорбції. У ході клінічних досліджень мінімальне накопичення препарату спостерігалося за будь-якого способу введення.У доклінічних дослідженнях було продемонстровано, що нирковий кліренс дарбепоетину мінімальний (до 2% загального кліренсу) та не впливає на період напіввиведення препарату із сироватки. Фармакокінетика дарбепоетину альфа вивчалася у дітей (3-16 років) з хронічною нирковою недостатністю, які перебувають або не перебувають на діалізі, при цьому забір зразків проводився від моменту одноразового підшкірного або внутрішньовенного введення препарату до одного тижня (168 годин) після введення. Періоди забору зразків були такою ж тривалістю, як і у дорослих з хронічною нирковою недостатністю, і порівняння показало, що фармакокінетика дарбепоетину альфа у дорослих і дітей з хронічною нирковою недостатністю схожа. Після внутрішньовенного введення препарату відзначалося приблизно 25% різницю між дорослими та дітьми щодо площі під фармакокінетичною кривою "концентрація-час" від нульової позначки часу до нескінченності (AUC[0-∞]); тим не менш, зазначена відмінність для дітей становила менше двохразового діапазону AUC[0-∞].Після підшкірного введення препарату величина AUC [0-∞] у дорослих та дітей була аналогічною. Як після внутрішньовенного, так і після підшкірного введення препарату, період напіввиведення препарату у дітей та дорослих з хронічною нирковою недостатністю був подібний. Онкологічні хворі, які отримують хіміотерапію Після підшкірного введення препарату в дозі 2,25 мкг/кг дорослим онкологічним хворим середні максимальні концентрації дарбепоетину альфа, що становлять 10,6 нг/мл (5,9), встановлювалися в середньому протягом 91 години (19,7). Ці параметри відповідали лінійній фармакокінетиці дози у широкому діапазоні значень (від 0,5 до 8 мкг/кг при щотижневому введенні та від 3 до 9 мкг/кг при введенні раз на два тижні). Фармакокінетичні параметри не змінювалися при багаторазовому дозі протягом 12 тижнів (щотижневе введення або введення раз на два тижні). Зазначалося очікуване помірне підвищення (ФармакодинамікаДарбепоетин альфа виробляється з використанням генної технології в клітинах яєчників китайського хом'яка (СНТ-К1). Дарбепоетин альфа стимулює еритропоез за тим самим механізмом, що й ендогенний еритропоетин. Дарбепоетин альфа містить п'ять N-зв'язаних вуглеводних ланцюгів, у той час як ендогенний гормон та рекомбінантні людські еритропоетини (рчЕпо) мають лише три ланцюги. Додаткові залишки цукрів, з молекулярної точки зору, не відрізняються від таких, що представлені в ендогенному гормоні. Внаслідок підвищеного вмісту вуглеводів дарбепоетин альфа має більш тривалий період напіввиведення порівняно з рчЕпо, а, отже, і більшою активністю in vivo. Незважаючи на зазначені зміни молекулярної структури, дарбепоетин альфа зберігає дуже вузьку специфічність до еритропоетинового рецептора. Еритропоетин – фактор зростання, який в основному стимулює утворення еритроцитів. Рецептори до еритропоетину можуть експресуватись на поверхні різних пухлинних клітин. Хворі з хронічною нирковою недостатністю У 2 клінічних дослідженнях було виявлено, що у пацієнтів з хронічною нирковою недостатністю ризик летального результату та серйозних серцево-судинних небажаних явищ вище при застосуванні стимуляторів еритропоезу до більш високих цільових рівнів гемоглобіну при порівнянні з нижчими (135 г/л (8,4 ммоль/л) ) проти 113 г/л (7,1 ммоль/л), 140 г/л (8,7 ммоль/л) проти 100 г/л (6,2 ммоль/л). У рандомізованому, подвійному-сліпому корекційному дослідженні (n=358) порівняння режимів дозування один раз кожні два тижні та один раз на місяць у пацієнтів з хронічною нирковою недостатністю, які не перебувають на діалізі, застосування дарбепоетину альфа для корекції анемії один раз на місяць було не гірше ніж один раз кожні два тижні. Середній час (1-й Квартиль, 3-й Квартиль) досягнення корекції рівня гемоглобіну (≥ 100 г/л та ≥ 10 г/л порівняно з вихідним рівнем) склало 5 тижнів для обох режимів дозування (3,7 тижнів для режиму дозування один раз кожні два тижні та 3,9 тижнів для режиму дозування один раз на місяць). У період оцінки (тижня 29-33) середнє значення (95% ДІ) еквівалентної дози склало 0,20 (0,17; 0,24) мкг/кг при режимі дозування один раз кожні два тижні і 0,27 (0, 23; 0,32) мкг/кг при режимі дозування раз на місяць. У рандомізованому, подвійному-сліпому, плацебо-контрольованому дослідженні (TREAT), 4038 пацієнтів з хронічною нирковою недостатністю, з діабетом 2 типу та рівнем гемоглобіну ≤ 110 г/л, що не перебувають на діалізі, отримували дарбепоетин альфа з метою досягнення рівня 0 г /л або плацебо (з призначенням дарбепоетину альфа при зниженні рівня гемоглобіну нижче 90 г/л). Дослідження не досягло основної мети, що полягає в зниженні ризику смертності з будь-яких причин або серцево-судинної захворюваності (дарбепоетин альфа vs плацебо; співвідношення ризиків 1,05; 95% ДІ (0,94; 1,17), так само як і цілі, що полягає у зниженні смертності з будь-яких причин та прогресування до термінальної стадії ниркової недостатності (ТСПН) (дарбепоетин альфа vs плацебо; співвідношення ризиків 1,06; 95% ДІ (0,95; 1,19).Аналіз індивідуальних компонентів композитних кінцевих точок показав наступне співвідношення ризиків (95% ДІ): летальний кінець 1,05 (0,92; 1,21), хронічна серцева недостатність (ХСН) 0,89 (0,74; 1,08), інфаркт міокарда (ІМ) 0,96 (0,75; 1,23), інсульт 1,92 (1,38; 2,68), госпіталізація у зв'язку з ішемією міокарда 0,84 (0,55; 1,27) , ТСПН 1,02 (0,87; 1,18). Онкологічні хворі, які отримують хіміотерапію Виживання та прогресування пухлини були вивчені загалом у 2833 пацієнтів у рамках п'яти великих контрольованих досліджень. З них чотири були подвійними сліпими та плацебо контрольованими, а одне – відкритим. У двох дослідженнях включалися хворі, яким було проведено хіміотерапевтичне лікування. У двох дослідженнях цільовий рівень гемоглобіну встановлювався рівним і вищим за 130 г/л, а в трьох інших - в інтервалі від 120 до 140 г/л. У відкритому дослідженні не отримано відмінностей у показниках загальної виживання між групою, яка отримувала лікування РЧЕПО та контрольної. У чотирьох плацебо контрольованих дослідженнях показники ризику були на користь контролю та перебували в межах від 1,25 до 2,47.У цих чотирьох дослідженнях було виявлено нез'ясовний статистично достовірний приріст смертності порівняно з контролем у хворих з типовими видами раку та анемією, лікування якої проводилося РЧЕПО. Порівняння частоти тромбозів та інших ускладнень у групах, які отримували лікування РЧЕПО та контрольної, не дає задовільного пояснення причин цього приросту. Також було проведено систематичний аналіз 57 досліджень, які включали сумарно понад 9000 онкологічних пацієнтів. При мета-аналізі загальної виживання показник ризику дорівнював 1,08 на користь контролю (ДІ 95%: 0,99-1,18; 8167 пацієнтів у 42 дослідженнях). У пацієнтів, які отримували лікування РЧЕПО, відзначалося підвищення відносного ризику розвитку тромбоемболічних подій (ОР=1,67; ДІ 95%: 1,35-2,06; 6769 пацієнтів у 35 дослідженнях). Таким чином, існує достатній обсяг даних, що свідчать про можливість виникнення значної шкоди при лікуванні онкологічних хворих на РЧЕПО. Неясно, наскільки це застосовно до випадків призначення рекомбінантних людських еритропоетинів для досягнення цільового рівня гемоглобіну менше 130 г/л у пацієнтів з онкологічними захворюваннями, які отримують хіміотерапію, оскільки у проаналізованих даних було незначне число пацієнтів з такими характеристиками. Також був проведений аналіз даних більш ніж у 13900 пацієнтів зі злоякісними захворюваннями (хіміотерапія, променева терапія, хіміотерапія та променева терапія або відсутність терапії), включених до 53 контрольованих клінічних досліджень кількох епоетинів. Мета-аналіз даних із загальної виживаності виявив співвідношення ризиків 1,06 на користь контрольної групи (95% ДІ: 1,00; 1,12; 53 дослідження та 13933 пацієнтів), і для пацієнтів зі злоякісними захворюваннями, які отримують хіміотерапію, співвідношення ризиків загальної виживання склало 1,04 (95% ДІ: 0,97; 1,11; 38 досліджень та 10441 пацієнтів). Мета-аналіз також вказує на значне підвищення відносного ризику тромбоемболічних подій у пацієнтів із злоякісними утвореннями, які отримують рекомбінантний людський еритропоетин. Доклінічні дані щодо безпеки У всіх дослідженнях на щурах та собаках при застосуванні дарбепоетину альфа значно зростала концентрація гемоглобіну, гематокриту, еритроцитів та ретикулоцитів, що відповідає очікуваному фармакологічному ефекту. Небажані явища під час введення дуже високих доз препарату розглядалися як наслідок посиленої фармакологічної дії (зниження тканинного кровотоку внаслідок збільшення в'язкості крові). Сюди ж були віднесені мієлофібрози та гіпертрофія селезінки, а також розширення комплексу QRS на ЕКГ у собак без порушення серцевого ритму та впливу на інтервал QT. Дарбепоетин альфа не мав будь-якого генотоксичного потенціалу і не впливав на проліферацію клітин негематологічного ряду ні in vitro, ні in vivo. У дослідженнях з хронічної токсичності не спостерігалося туморогенної чи несподіваної мітогенної відповіді в жодному вивченому типі тканин. У тривалих дослідженнях на тваринах оцінка канцерогенного потенціалу дарбепоетину альфа не виконувалася. У випробуваннях, що проводилися на щурах та кроликах, не спостерігалося клінічно значущого впливу на вагітність, ембріональний/фетальний розвиток, пологи або постнатальний розвиток. Рівень проникнення препарату через плаценту був мінімальним. Змін фертильності не наголошувалося.Показання до застосуванняЛікування симптоматичної анемії у дорослих та дітей, які страждають на хронічну ниркову недостатність (ХНН). Терапія симптоматичної анемії у дорослих онкологічних хворих з немієлоїдними злоякісними новоутвореннями, які отримують хіміотерапію.Протипоказання до застосуванняПідвищена чутливість до дарбепоетину альфа, рчЕпо або будь-якого компонента препарату. Неконтрольована артеріальна гіпертонія. З обережністю: захворювання печінки; серповидно-клітинна анемія; Епілепсія.Вагітність та лактаціяПовноцінні, контрольовані дослідження препарату Аранес у вагітних жінок не проводилися. В експериментах на тваринах не було продемонстровано прямої ушкоджуючої дії препарату протягом вагітності, на ембріональний/фетальний розвиток, на пологи або постнатальний розвиток. Впливу на фертильність виявлено був. При призначенні препарату вагітним жінкам слід бути обережними. Невідомо, чи Аранесп екскретується в грудне молоко. Тому не виключено ризик для дитини при грудному вигодовуванні. Прийняття рішення про припинення грудного вигодовування або припинення/скасування лікування препаратом Аранесп слід приймати з огляду на користь грудного вигодовування для дитини та користь лікування для матері.Побічна діязагальні положення Виявлені небажані реакції, пов'язані з прийомом препарату Аранесп, включають гіпертензію, інсульт, тромбоемболії, судоми, алергічні реакції, висипання/еритему та парціальну червоно-клітинну аплазію (ПККА). Біль у місці ін'єкції був зареєстрований як пов'язаний з лікуванням у дослідженнях, у яких Аранесп вводили у вигляді підшкірних ін'єкцій. Дискомфорт у місці ін'єкції загалом був слабким і минущим і розвивався переважно після першої ін'єкції. Частота розвитку небажаних реакцій зазначена за класом системи органів та частотою виникнення. Частота виникнення визначена так: дуже часто (≥1/10); часто (≥1/100, < 1/10); нечасто (≥1/1000, < 1/100); рідко (≥1/10000, <1/1000); дуже рідко (< 1/10000), невідомо (не може бути оцінена за наявними даними). Дані представлені окремо для пацієнтів з ХНН та онкологічних пацієнтів та відображають профіль небажаних реакцій у цих популяціях. Пацієнти з хронічною нирковою недостатністю У контрольованих дослідженнях з 1357 пацієнтів, 766 пацієнтів отримували Аранесп та 591 пацієнт отримував рекомбінантний еритропоетин людини. 83% перебували на діалізі, 17% – ні. Інсульт був виявлений як небажана реакція в додатковому клінічному дослідженні (TREAT). Частота небажаних реакцій, розцінених як пов'язаних із лікуванням Аранеспом, становить: Система органів з MedDRA Частота виникнення Небажана реакція З боку крові та лімфатичної системи Невідома* Парціальна червоноклітинна аплазія З боку імунної системи Дуже часто* Гіперчутливість З боку нервової системи Часто Інсульт Не часто* Судоми З боку серця Дуже часто Підвищення артеріального тиску З боку судин Рідко Тромбоемболія З боку шкіри та підшкірної клітковини Часто Висип/Еритема З боку організму в цілому, включаючи місцеві реакції Часто Біль у місці ін'єкції *див. опис зазначених небажаних реакцій Онкологічні хворі Небажані реакції були визначені на основі об'єднаних даних семи рандомізованих подвійних сліпих плацебо-контрольованих досліджень Аранеспа, що включали 2112 пацієнтів (Аранесп 1200, плацебо 912). У клінічні дослідження включалися пацієнти з солідними пухлинами (наприклад, легень, молочної залози, товстої кишки, яєчників) та лімфоїдними злоякісними новоутвореннями (наприклад, лімфомою, множинною мієломою). Частота небажаних ефектів, розцінених як пов'язаних із лікуванням Аранеспом, становить: Система органів з MedDRA Частота виникнення Небажана реакція З боку імунної системи Дуже часто* Гіперчутливість З боку нервової системи Не часто* Судоми З боку серця Часто* Гіпертензія З боку судин Часто Тромбоемболії, включаючи тромбоемболію легеневої артерії З боку шкіри та підшкірної клітковини Часто Висип/Еритема З боку організму в цілому, включаючи місцеві реакції Дуже часто Набряк Часто Біль у місці ін'єкції *див. опис зазначених небажаних реакцій Опис зазначених небажаних реакцій Пацієнти з хронічною нирковою недостатністю Інсульт повідомлявся, як поширена небажана реакція у пацієнтів з хронічною нирковою недостатністю у дослідженні TREAT. В окремих випадках повідомлялося про нейтралізуючі антитіла до еритропоетину, опосередковують парціальну червоноклітинну аплазію (ПККА), пов'язану з терапією Аранеспом, переважно у пацієнтів з хронічною нирковою недостатністю, які отримували препарат підшкірно. У разі підтвердження діагнозу ПККА терапія Аранеспом повинна бути припинена, і пацієнти не повинні бути переведені на інший рекомбінантний еритропоетин. Частота реакцій гіперчутливості оцінювалася на основі даних клінічних досліджень як "дуже часто" у пацієнтів з хронічною нирковою недостатністю. Повідомлялося про розвиток серйозних реакцій гіперчутливості, включаючи анафілактичні реакції, ангіоневротичний набряк, алергічний бронхоспазм, висипання на шкірі і кропив'янку, пов'язані з прийомом дарбепоетину альфа. Повідомлялося про судоми у пацієнтів, які отримують дарбепоетин альфа. Частота оцінювалася на основі даних клінічних досліджень як "нечасто" у пацієнтів із ХНП. Онкологічні пацієнти При застосуванні в рутинній клінічній практиці в онкологічних пацієнтів спостерігалася гіпертензія. Частота оцінювалася на основі даних клінічних досліджень як "часто" у онкологічних пацієнтів і також часто зустрічалася у групах, які отримують плацебо. При застосуванні в рутинній клінічній практиці в онкологічних пацієнтів спостерігалися реакції гіперчутливості. Частота реакцій гіперчутливості оцінювалася на основі даних клінічних досліджень як "дуже часто" у онкологічних пацієнтів. Також реакції гіперчутливості часто зустрічалися в групах, які отримують плацебо. Повідомлялося про розвиток серйозних реакцій гіперчутливості, що включають анафілактичні реакції, ангіоневротичний набряк, алергічний бронхоспазм, висипання на шкірі і кропив'янку, пов'язаних з прийомом дарбепоетину альфа. При застосуванні в рутинній клінічній практиці у пацієнтів, які отримують дарбепоетин альфа, повідомлялося про судоми. Частота оцінювалася на основі даних клінічних досліджень як "нечасто" у онкологічних пацієнтів. Судоми часто зустрічалися у групах, які отримують плацебо. Діти з хронічною нирковою недостатністю Є обмежені дані щодо безпеки застосування Аранеспу у дітей. Безпека Аранеспа оцінювалася в клінічному дослідженні у дітей з хронічною нирковою недостатністю (від 1 року до 18 років), які отримують діаліз, які були стабільні при прийомі епоетину альфа і потім, для підтримки рівня гемоглобіну, були переведені на Аранесп. Не було виявлено додаткових небажаних реакцій у дітей порівняно з раніше зареєстрованими у дорослих пацієнтів.Взаємодія з лікарськими засобамиКлінічні дані, отримані до цього часу, не містять вказівок на взаємодію дарбепоетину альфа з іншими речовинами. Однак відомо, що потенційно можлива його взаємодія з препаратами, що характеризуються високим ступенем спорідненості з еритроцитами, такими як циклоспорин, такролімус. При одночасному призначенні Аранеспа з будь-якими подібними лікарськими засобами слід контролювати рівень їх вмісту у сироватці крові, з модифікацією дози у разі підвищення концентрації гемоглобіну. З огляду на те, що дослідження за сумісністю не проводилися, препарат Аранесп не слід змішувати або вводити як інфузії разом з іншими медичними препаратами.Спосіб застосування та дозиЛікування препаратом Аранесп повинно проводитись лікарями, які мають досвід призначення за вищезгаданими показаннями. Аранесп поставляється готовим для застосування у попередньо заповнених шприцах (ПЗШ). Інструкції щодо застосування препарату, поводження з ним та порядок його знищення наводяться в розділі "Особливі вказівки щодо використання". Терапія симптоматичної анемії у поєднанні з хронічною нирковою недостатністю (ХНН) у дорослих та дітей Симптоми анемії та наслідки можуть варіювати в залежності від віку пацієнтів, їх статі та тяжкості захворювання; у кожному разі необхідний аналіз індивідуальних клінічних даних пацієнта лікарем. Аранесп може застосовуватися підшкірно або внутрішньовенно підвищення рівня гемоглобіну, але не вище 120 г/л. У хворих, що не перебувають на діалізі, підшкірний спосіб введення є кращим, оскільки дозволяє уникнути пункцій периферичних вен. Рівень гемоглобіну у пацієнтів схильний до індивідуальних коливань, у тому числі іноді вище або нижче бажаних цільових значень. При відхиленні рівня гемоглобіну межі цільових значень проводять модифікацію дози, у своїй під цільовим значенням слід розглядати інтервал від 100 до 120 г/л. Слід уникати стійкого підвищення рівня гемоглобіну вище 120 г/л, вказівки модифікації дози при значеннях гемоглобіну вище 120 г/л представлені нижче. Також слід уникати підвищення рівня гемоглобіну на понад 20 г/л за 4-тижневий період. У цьому випадку також потрібна корекція дози. Лікування препаратом Аранесп включає дві стадії - фаза корекції та підтримуюча фаза. Рекомендації щодо застосування та дозування у дорослих та дітей в інструкції наводяться окремо. Застосування в дітей віком менше 1 року не вивчалося. Дорослі пацієнти з хронічною нирковою недостатністю Фаза корекції Початкова доза підшкірного або внутрішньовенного введення повинна становити 0,45 мкг/кг маси тіла при одноразовому щотижневому введенні. Альтернативно, для хворих, які не отримують діаліз, наступні початкові дози препарату також можуть призначатися підшкірно: 0,75 мкг/кг маси тіла кожні два тижні або 1,5 мкг/кг маси тіла один раз на місяць. Якщо підвищення концентрації гемоглобіну виявляється недостатнім (менше 10 г/л за 4 тижні), доза препарату збільшується приблизно на 25%. Підвищення дози препарату не повинно здійснюватися частіше ніж один раз на чотири тижні. Якщо збільшення вмісту гемоглобіну перевищує 20 г/л за 4 тижні, дозу препарату слід зменшити приблизно на 25%. У разі коли рівень гемоглобіну перевищує 120 г/л, слід розглянути можливість зменшення дози препарату. Якщо вміст гемоглобіну продовжує збільшуватись, дозу слід знизити приблизно на 25%. Якщо після зниження дози гемоглобін продовжує підвищуватися, необхідно тимчасово припинити застосування препарату до початку зниження рівня гемоглобіну, після чого можна відновити терапію, причому дозу препарату слід зменшити приблизно на 25% від попередньої дози. Гемоглобін слід вимірювати щотижня або раз на два тижні до його стабілізації. Надалі проміжки між вимірами гемоглобіну можна збільшити. Підтримуюча фаза У пацієнтів, які перебувають на діалізі, можна продовжити вводити Аранес один раз на тиждень або перейти на введення один раз кожні два тижні. При переведенні пацієнтів, що перебувають на діалізі, з щотижневих ін'єкцій на режим введення раз на два тижні, початкова доза повинна вдвічі перевищувати дозу, що вводилася один раз на тиждень. Для пацієнтів, які не отримують діалізу, можна продовжити вводити Аранес один раз на тиждень або один раз кожні два тижні або один раз на місяць. Для пацієнтів, які отримують Аранесп один раз кожні два тижні, після досягнення необхідної концентрації гемоглобіну, його підшкірне введення потім може проводитися один раз на місяць з використанням вихідної дози, що вдвічі перевищує попередню дозу, що вводилася раз на два тижні. Титрування дози з метою підтримки необхідної концентрації гемоглобіну слід проводити так часто, як це вимагається. Якщо для підтримки необхідного гемоглобіну потрібна оптимізація дози Аранеспу, її рекомендується збільшувати приблизно на 25%. У разі, якщо спостерігається підвищення гемоглобіну більш ніж 20 г/л за 4 тижні, дозу препарату слід зменшити приблизно на 25%, залежно від швидкості підвищення. Якщо вміст гемоглобіну перевищує 120 г/л, необхідно розглянути можливість зменшення дозування препарату. Якщо вміст гемоглобіну продовжує збільшуватись, дозу слід знизити приблизно на 25%. Якщо після зниження дози гемоглобін продовжує підвищуватися, необхідно тимчасово припинити застосування препарату до початку зниження рівня гемоглобіну, після чого можна відновити терапію, причому дозування препарату слід зменшити приблизно на 25% від попередньої дози. Слід проводити ретельне спостереження за пацієнтами для забезпечення адекватної корекції анемії із застосуванням мінімальних схвалених доз Аранеспу. Після будь-якої зміни дози або режиму введення, вміст гемоглобіну слід контролювати кожні 1 або 2 тижні. Зміна дози під час підтримуючої фази повинна виконуватися не частіше ніж один раз на два тижні. При зміні шляху введення препарату слід використовувати ті ж дози препарату та здійснювати моніторинг концентрації гемоглобіну раз на 1-2 тижні з метою підтримання необхідного рівня гемоглобіну. Дорослих пацієнтів, які отримують щотижня по одній, дві або три ін'єкції рчЕпо, можна перевести на режим одноразового щотижневого введення Аранеспу або його введення один раз на два тижні. Вихідну щотижневу дозу Аранеспа (мкг/тиждень) визначають, розділивши загальну щотижневу дозу рчЕпо (МЕ/тиждень) на 200. введеного за двотижневий період, на 200. Зважаючи на відому індивідуальну варіабельність, для окремих хворих може знадобитися титрування доз до отримання оптимального терапевтичного ефекту. При заміщенні рчЕпо на препарат Аранесп вимір рівня гемоглобіну слід виконувати не рідше одного разу на тиждень або два тижні, а спосіб введення препарату повинен залишатися незмінним. Діти з хронічною нирковою недостатністю Фаза корекції Для дітей віком 11 років та старшою початкова доза при підшкірному або внутрішньовенному введенні препарату становить 0,45 мкг/кг ваги тіла у вигляді одноразової ін'єкції один раз на тиждень. У пацієнтів, які не отримують діаліз, може застосовуватися початкова доза, що дорівнює 0,75 мкг/кг, підшкірно раз на два тижні. Якщо збільшення рівня гемоглобіну недостатньо (менше 10 г/л за 4-тижневий період), необхідно збільшити дозу препарату приблизно на 25%. Збільшення дози має проводитися не частіше ніж один раз на чотири тижні. Якщо збільшення вмісту гемоглобіну перевищує 20 г/л за 4 тижні, дозу препарату слід зменшити приблизно на 25% залежно від рівня збільшення рівня гемоглобіну. У разі коли рівень гемоглобіну перевищує 120 г/л, слід розглянути можливість зменшення дози препарату. Якщо вміст гемоглобіну продовжує збільшуватись, дозу слід знизити приблизно на 25%. Якщо після зниження дози гемоглобін продовжує підвищуватися, необхідно тимчасово припинити застосування препарату до початку зниження рівня гемоглобіну, після чого можна відновити терапію, причому дозу препарату слід зменшити приблизно на 25% від попередньої дози. Гемоглобін слід вимірювати щотижня або раз на два тижні до його стабілізації. Надалі проміжки між вимірами гемоглобіну можна збільшити. Лікування анемії препаратом Аранесп у фазі корекції у дітей у режимі дозування один раз на місяць не вивчено. Рекомендацій щодо корекції рівня гемоглобіну у дітей віком від 1 року до 10 років немає. Підтримуюча фаза У дітей 11 років і старше у підтримуючу фазу терапії запровадження Аранеспа можна продовжувати в режимі один раз на тиждень або один раз на два тижні. Пацієнти, що перебувають на діалізі, при переведенні їх з режиму дозування Аранеспа один раз на тиждень в режим один раз на два тижні спочатку повинні отримувати дозу, еквівалентну подвоєної при одноразовому на тиждень режимі введення. Якщо пацієнт не перебуває на діалізі, після того, як досягнуто цільового рівня гемоглобіну в режимі дозування препарату 1 раз на два тижні, Аранесп може призначатися підшкірно 1 раз на місяць, при цьому початкова доза повинна становити подвоєну дозу від тієї, що використовувалася в режимі 1 раз на два тижні. Для дітей віком від 1 року до 18 років клінічні дані показали, що пацієнти, які отримують рчЕпо два або три рази на тиждень, можуть бути переведені на Аранесп, що вводиться 1 раз на тиждень, і пацієнти, які отримують рчЕпо один раз на тиждень, можуть бути переведені на режим введення один раз на два тижні. Початкове дозування Аранеспа для дітей (мкг/тиж), що вводиться щотижня може бути визначено шляхом поділу сумарної тижневої дози рчЕпо (МЕ/тиж) на 240. Початкове дозування Аранеспа при введенні кожні 2 тижні сумарної дози рчЕпо за двотижневий період на 240. Через індивідуальні відмінності для окремих пацієнтів потрібен підбір оптимальної терапевтичної дози. При заміні рчЕпо на Аранесп, рівень гемоглобіну повинен контролюватись кожні 1-2 тижні,і при цьому повинен використовуватися той самий спосіб введення препарату. Титрування дози з метою підтримки необхідної концентрації гемоглобіну слід проводити так часто, як це вимагається. Якщо для підтримки необхідного гемоглобіну потрібна оптимізація дози Аранеспу, її рекомендується збільшувати приблизно на 25%. Якщо збільшення вмісту гемоглобіну перевищує 20 г/л за 4 тижні, дозу препарату слід зменшити приблизно на 25% залежно від рівня збільшення рівня гемоглобіну. У разі коли рівень гемоглобіну перевищує 120 г/л, слід розглянути можливість зменшення дози препарату. Якщо вміст гемоглобіну продовжує збільшуватись, дозу слід знизити приблизно на 25%. Якщо після зниження дози гемоглобін продовжує підвищуватися, необхідно тимчасово припинити застосування препарату до початку зниження рівня гемоглобіну, після чого можна відновити терапію, причому дозу препарату слід зменшити приблизно на 25% від попередньої дози. Стан пацієнтів слід ретельно моніторувати, для впевненості, що мінімальні схвалені дози Аранеспа, що використовуються, забезпечують адекватний контроль симптомів анемії. Після будь-якої зміни дози або режиму введення, вміст гемоглобіну слід контролювати кожні 1 або 2 тижні. Зміна дози під час підтримуючої фази повинна виконуватися не частіше ніж один раз на два тижні. При зміні шляху введення препарату слід використовувати ті ж дози препарату та здійснювати моніторинг концентрації гемоглобіну раз на 1-2 тижні з метою підтримання необхідного рівня гемоглобіну. Лікування симптоматичної анемії, індукованої хіміотерапією, у пацієнтів з онкологічними захворюваннями У пацієнтів з анемією (наприклад, при концентрації гемоглобіну, що дорівнює або нижче 100 г/л), Аранесп може застосовуватися підшкірно для підвищення рівня гемоглобіну, але не вище 120 г/л. Симптоматика та наслідки анемії залежать від віку пацієнтів, їх статі та тяжкості захворювання. У кожному разі необхідний аналіз індивідуальних клінічних даних пацієнта лікарем. Оскільки вміст гемоглобіну в крові - індивідуальний показник, для якого характерна виражена різноманітність, у деяких пацієнтів його вміст може перевищувати цільовий рівень, так і бути менше його. У цьому випадку допомагає корекція дозування препарату з урахуванням того, що цільовий рівень гемоглобіну становить від 100 г/л до 120 г/л. Слід уникати підвищення концентрації гемоглобіну понад 120 г/л; нижче подано посібник з корекції дози у разі, якщо вміст гемоглобіну перевищує 120 г/л. Рекомендована початкова доза препарату - 500 мкг (6,75 мкг/кг) 1 раз на 3 тижні або 2,25 мкг/кг 1 раз на тиждень. Якщо клінічна відповідь (втома, вміст гемоглобіну) через дев'ять тижнів неадекватна, подальша терапія може виявитися неефективною. Застосування Аранеспа припиняють приблизно через чотири тижні після завершення хіміотерапії. Після досягнення цільового рівня гемоглобіну дозування препарату слід зменшити на 25-50% для адекватного контролю симптоматики анемії з використанням мінімальних схвалених доз Аранеспа. Можливе титрування дози між 500, 300 і 150 мкг. Слід проводити ретельний моніторинг стану пацієнтів. Якщо рівень гемоглобіну у пацієнта перевищує 120 г/л, дозу препарату слід зменшити на 25-50%. Якщо вміст гемоглобіну перевищує 130. Слід проводити ретельний моніторинг стану пацієнтів. Якщо рівень гемоглобіну у пацієнта перевищує 120 г/л, слід припинити застосування Аранеспу. Після зниження рівня гемоглобіну до 120 г/л або нижче, терапію можна відновити, дозування препарату при цьому має бути приблизно на 25% менше попереднього. Якщо збільшення рівня гемоглобіну перевищує 20 г/л за 4 тижні, слід зменшити дозу препарату на 25-50%.ПередозуванняМаксимальна кількість Аранеспу, безпечна для введення у вигляді одноразової або багаторазової дози, не визначалася. У разі недостатнього контролю рівня гемоглобіну та титрування дози терапія Аранеспом може призвести до поліцитемії. Після передозування Аранеспом спостерігалися випадки тяжкої гіпертензії. У разі виявлення поліцитемії запровадження Аранеспа слід тимчасово припинити (див. розділ "Спосіб застосування та дози"). За наявності клінічних показань може бути виконана флеботомія.Запобіжні заходи та особливі вказівкизагальні положення Необхідний моніторинг артеріального тиску у всіх пацієнтів, особливо на початку терапії Аранеспом. При не досягненні адекватного контролю артеріального тиску стандартними методами, концентрація гемоглобіну може бути знижена шляхом зменшення доти та відміни Аранеспу. При лікуванні препаратом Аранесп пацієнтів з хронічною нирковою недостатністю відзначався розвиток тяжкої форми гіпертензії, включаючи гіпертонічний криз, гіпертонічну енцефалопатію та судомні напади. З метою підтвердження ефективності еритропоезу всім хворим слід визначати вміст заліза до та під час лікування з метою призначення, у разі потреби, додаткової терапії препаратами заліза. Відсутність відповіді застосування Аранеспа має бути стимулом виявлення причинних чинників. Ефективність еритропоезу стимулюючих препаратів (ЕСП) знижується при нестачі в організмі заліза, фолієвої кислоти або вітаміну В12, внаслідок чого рівень їхнього вмісту необхідно коригувати. Еритропоетична відповідь також може бути ослаблена за наявності супутніх інфекційних захворювань, симптомів запалення або випадків травми, прихованої крововтрати, гемолізу, важкої алюмінієвої інтоксикації, супутніх гематологічних захворювань або фіброзу кісткового мозку. Чисельність ретикулоцитів слід розглядати як один із параметрів оцінки. Якщо типові причини відсутності відповіді виключені, а у хворого виявляється ретикулоцитопенія, слід здійснити дослідження кісткового мозку. Якщо картина кісткового мозку відповідає картині ПККА, рекомендується виконати дослідження на наявність антитіл до еритропоетину. Була описана ПККА, викликана нейтралізуючою дією антиеритропоетинових антитіл, пов'язана із застосуванням ЕСП, включаючи і Аранесп. Найчастіше такі повідомлення стосувалися пацієнтів з хронічною нирковою недостатністю, які отримували препарат підшкірно. Було показано, що ці антитіла перехресно реагують із усіма еритропоетичними білками. У разі встановлення діагнозу ПККА. Лікування препаратом Аранесп необхідно припинити без подальшого переведення пацієнта на терапевтичний режим, що включає інший рекомбінантний еритропоетичний білок. Парадоксальне зниження рівня гемоглобіну та розвиток тяжкої анемії з низьким рівнем ретикулоцитів має призводити до негайного скасування лікування епоетином та проведення тесту на наявність антитіл до еритропоетину. Такі випадки були описані у пацієнтів з гепатитом С, які отримували терапію інтерфероном та рибавірином у поєднанні з епоетинами. Застосування епоетинів при лікуванні анемії при гепатиті С не схвалено. У всіх дослідженнях Аранеспа критерієм виключення були активні захворювання печінки, тому дані про застосування препарату у хворих із порушенням функції печінки відсутні. Оскільки печінка вважається основним шляхом виведення дарбепоетину альфа та рчЕпо, пацієнтам із патологією печінки ці препарати слід призначати з обережністю. Зловживання Аранеспом у здорових осіб може призвести до надмірного підвищення гематокриту. Подібні явища можуть бути асоційовані з небезпечними життя ускладненнями з боку серцево-судинної системи. Ковпачок голки ПЗШ складається з натуральної зневодненої гуми (похідне латексу), що може стати причиною алергічної реакції. При підтримці рівня гемоглобіну у пацієнтів з хронічною нирковою недостатністю його концентрація не повинна перевищувати верхню межу, зазначену в розділі "Спосіб застосування та дози". У ході клінічних досліджень при досягненні цільового рівня гемоглобіну більше 120 г/л на фоні застосування ЕСП. у пацієнтів відзначався підвищений ризик смертності, розвитку серйозних ускладнень із боку серцево-судинної системи або порушень мозкового кровообігу, включаючи інсульт та тромбоз судинного доступу. У ході контрольованих клінічних досліджень не вдалося виявити значних переваг від застосування епоетинів, якщо концентрація гемоглобіну перевищує рівень, необхідний для контролю симптомів анемії та усунення потреб у гемотрансфузіях. Аранесп слід застосовувати з обережністю у пацієнтів з епілепсією. Є повідомлення виникнення судом у пацієнтів, отримували Аранесп. Хворі з хронічною нирковою недостатністю У пацієнтів з хронічною нирковою недостатністю підтримуючі концентрації гемоглобіну не повинні перевищувати верхню межу цільової концентрації гемоглобіну, рекомендованої в розділі "Спосіб застосування та дози". У ході клінічних досліджень спостерігалися підвищені ризики смерті, серйозних серцево-судинних ускладнень або порушень мозкового кровообігу, включаючи інсульт, і тромбоз судинного доступу при призначенні ЕСП для досягнення рівня гемоглобіну понад 120 г/л (7,5 ммоль/л). Контрольовані клінічні дослідження, що проводяться, не показали значних переваг при призначенні епоетинів, коли концентрація гемоглобіну підвищується вище рівня, необхідного для лікування симптомів анемії і для того, щоб уникнути переливання крові. Усім пацієнтам з рівнем феритину сироватки крові нижче 100 мкг/л або тим, хто має насичення трансферину нижче 20%, рекомендується додаткове лікування препаратами заліза. Під час застосування Аранеспу слід регулярно контролювати сироватковий вміст калію. Підвищення концентрації калію було описано у кількох пацієнтів, які отримують Аранесп, проте причинний зв'язок не встановлений. При виявленні підвищеної або концентрації калію, що підвищується, введення Аранеспа слід припинити до її нормалізації. Онкологічні хворі Вплив на зростання пухлини Епоетини є чинники зростання які, головним чином, стимулюють вироблення еритроцитів. Рецептори до еритропоетину можуть експресуватись на поверхні різних пухлинних клітин. Як і у разі будь-яких факторів зростання, існує припущення про те, що еритропоетин здатний стимулювати зростання пухлин. У ряді контрольованих клінічних досліджень у онкологічних хворих, які отримують хіміотерапію, застосування епоетинів не збільшувало загальну тривалість життя або не знижувало ризику прогресії пухлини у пацієнтів з анемією, асоційованою з онкологічним захворюванням. У контрольованих клінічних дослідженнях Аранеспа та інших ЕСП було продемонстровано: Зменшення часу до прогресії у пацієнтів з поширеним раком голови та шиї, які отримують променеву терапію, при коригуючому призначенні епоетину до досягнення цільового значення гемоглобіну вище 140 г/л, ЕСП не показані цій групі пацієнтів. Зменшення загальної тривалості життя та підвищення смертності, пов'язане з прогресією захворювання за 4 місяці у пацієнтів з метастазуючим раком молочної залози, які отримували хіміотерапію, при коригуючому призначенні епоетину до досягнення цільового значення гемоглобіну 120-140 г/л. Підвищення ризику смерті при коригуючому призначенні епоетину до досягнення цільового значення гемоглобіну 120 г/л у пацієнтів з активною злоякісною пухлиною, які не отримували хіміотерапії, ні променевої терапії. Еритропоез-стимулюючі агенти не показані цій групі пацієнтів. Відповідно до вищевикладеного, у деяких клінічних ситуаціях для лікування анемії у пацієнтів з онкологічними захворюваннями слід застосовувати переливання крові. Рішення про призначення рекомбінантних еритропоетинів слід приймати на підставі оцінки співвідношення користь/ризик для кожного індивідуального пацієнта, враховуючи особливості клінічної ситуації. Необхідно враховувати такі фактори: вид та стадія пухлинного процесу; ступінь анемії; очікувана тривалість життя; обстановка, у якій пацієнт проходитиме лікування; та побажання самого пацієнта. У хворих з солідними пухлинами або з лімфопроліферативними злоякісними захворюваннями при зростанні рівня вмісту гемоглобіну вище 120 г/л слід дотримуватися схеми адаптації дози, описаної в розділі Спосіб застосування та дози, з метою мінімізації потенційного ризику розвитку тромбоемболічних явищ. Також необхідно регулярно контролювати чисельність тромбоцитів та концентрацію гемоглобіну в крові. Особливі вказівки щодо використання Аранесп є стерильний продукт, виготовлений без консервантів. Одним шприцем слід вводити трохи більше однієї дози препарату. Будь-яка кількість лікарського препарату, що залишилася у попередньо заповненому шприці, підлягає знищенню. Перед введенням розчин препарату Аранесп слід проконтролювати щодо присутності видимих частинок. Допускається використання тільки безбарвного, прозорого або слабо опалесцентного розчину. Розчин не можна струшувати. Перед введенням слід дочекатися прогрівання ПЗШ до кімнатної температури. Щоб уникнути дискомфорту в місці ін'єкції, необхідно змінювати місця введення препарату. Будь-які кількості невикористаного продукту або його відходів підлягають знищенню відповідно до місцевих вимог. ТЕХНІКА ПРОЦЕДУРИ ІН'ЄКЦІЇ ПРЕПАРАТУ АРАНЕСП У ПОПЕРЕДНО ЗАПОЛНЕНИХ ШПРИЦЯХ АБО У ПОПЕРЕДНЯ ЗАПОЛНЕНИХ ШПРИЦЯХ ІЗ ЗАХИСНИМ ПРИСТРІЙ ДЛЯ ГОЛОЧКИ Цей розділ визначає процедуру ін'єкції препарату Аранесп, яку ви можете виконати самостійно. Перед початком застосування препарату в попередньо заповнених шприцах та попередньо заповнених шприцах із захисним пристроєм для голки, будь ласка, спочатку ознайомтесь з "Загальними рекомендаціями", наведеними нижче (розділ 1), а потім з рекомендаціями для відповідної форми випуску (розділ 2 у випадку попередньо заповнених шприців та розділ 3 у разі попередньо заповнених шприців із захисним пристроєм для голки). Розділ 1. Загальні рекомендації Дуже важливо, щоб Ви не робили ін'єкцію самі, поки ваш лікар, медична сестра або провізор не навчить вас. Якщо у Вас будуть питання, проконсультуйтеся з Вашим лікарем, медичною сестрою. Перед початком ін'єкції Перед уведенням препарату уважно прочитайте всі рекомендації. Як Вам або тому, хто робить вам цю ін'єкцію, використовувати ПЗШ? Ваш лікар призначив Вам Аранес ПЗШ для підшкірних ін'єкцій. Ваш лікар, медична сестра або провізор розповість Вам, яку кількість препарату і як часто необхідно вводити. Обладнання Для самостійних ін'єкцій вам знадобиться: один ПЗШ/ПЗШ із захисним пристроєм для голки із препаратом Аранесп; і змочені спиртом тампони чи подібні матеріали. Перед проведенням ін'єкції Дістати шприц із холодильника. Щоб витягнути попередньо заповнений шприц із пачки, візьміться за центр прозорого захисного пристрою для голки. Чи не брати ПЗШ за шток поршня, сірий ковпачок або вусики захисного пристрою для голки. Це може пошкодити пристрій або активувати захисний пристрій голки. Залишити ПЗШ за кімнатної температури приблизно на 30 хвилин. Це дозволить зробити ін'єкцію комфортнішою. Будь ласка, зверніть увагу на такі інструкції: Не підігрівати попередньо заповнений шприц у гарячій воді або мікрохвильовій печі. Не залишати попередньо заповнений шприц під прямим сонячним промінням. Не брати попередньо заповнений шприц за шток поршня, сірий ковпачок голки або вусики захисного пристрою для голки. Не струшувати ПЗШ. Не видаляти сірий ковпачок попередньо заповненого шприца, доки Ви не готові до ін'єкції. Не намагайтеся активувати попередньо заповнений шприц перед ін'єкцією. Не намагайтеся зняти прозорий захисний пристрій голки з попередньо заповненого шприца. Не намагайтеся видалити відривний ярлик із попередньо заповненого шприца перед ін'єкцією. Зберігати попередньо заповнені шприци в недоступному для дітей місці. Перед використанням необхідно перевірити наступне: Ви використовуєте той препарат та дозу, які Вам призначив лікар. Термін придатності на етикетці попередньо заповненого шприца (ПОРАДИ ДО:). Не використовувати ПЗШ, якщо минув останній день зазначеного місяця. Опис препарату Аранесп. Розчин має бути прозорим, безбарвним чи світло-жовтим. Якщо розчин каламутний або містить частинки, препарат не можна використовувати. Ви можете помітити маленькі бульбашки повітря у попередньо заповненому шприці. Вам не потрібно видаляти бульбашки повітря перед ін'єкцією. Введення розчину з бульбашками повітря є безпечним. Ретельно вимити руки. Вибрати комфортне, добре освітлене місце та чисту поверхню, зручно розмістити всі необхідні матеріали. Як вибрати місце ін'єкції? Найкраще робити ін'єкції у верхню частину стегна та в живіт. Якщо ін'єкції робить хтось інший, можна використовувати зовнішню поверхню плеча. Якщо область, куди Ви зібралися робити ін'єкцію, почервоніла або набрякла, слід вибрати інше місце ін'єкції. Розділ 2. Рекомендації щодо введення препарату Аранесп у попередньо заповненому шприці Як підготуватись до ін'єкції? Перед ін'єкцією Ви повинні зробити наступне: Щоб уникнути загину голки, обережно потягнути ковпачок з голки відразу, без скручування. Не торкатися голки і не натискати на поршень. Тепер можна використовувати попередньо заповнений шприц. Як вводити препарат? Продезінфікувати місце ін'єкції за допомогою змоченого в спирті тампона і затиснути шкіру (не стискаючи) великим і вказівним пальцями. Ввести голку у шкіру повністю так, як показував лікар чи медична сестра. Ввести призначену дозу підшкірно, як показував лікар або медична сестра. Повільно і безперервно натискати на поршень, при цьому стискати шкірну складку і не відпускати її, поки шприц не спорожніє. Вийняти голку та відпустити складку шкіри. Якщо виступить кров, акуратно витерти її ватною кулькою або тканиною, не розтирати місце ін'єкції. При необхідності можна заклеїти його пластиром. Один попередньо наповнений шприц призначений для одноразового застосування. Не використовувати препарат, що залишився в шприці, Аранесп. Пам'ятайте: Якщо виникають труднощі, зверніться за допомогою або порадою до лікаря або медичної сестри. Розділ 3. Рекомендації щодо введення препарату Аранесп у попередньо заповненому шприці із захисним пристроєм для голки. Для зменшення ризику випадкового травмування кожен ПЗШ оснащений запобіжником голки, який активується автоматично для закриття голки після завершення ін'єкції. Попередньо заповнений шприц із прозорим захисним пристроєм для голки. Можна використовувати, якщо прозорий захисний пристрій для голки виглядає так, як показано нижче, див. мал. 5. Не можна використовувати, якщо прозорий захисний пристрій голки виглядає активованим (пружина розтягнута). НЕ намагайтеся активувати прозорий запобіжник попередньо наповненого шприца перед ін'єкцією. Не торкайтеся вусиків захисного пристрою для голки. НЕ використовуйте ПЗШ, якщо сірий ковпачок видалено. або прозорий запобіжник голки був активований (покриття голки). Циліндр ПЗШ містить відривний ярлик, який можна видалити після ін'єкції. Цей ярлик використовується лікарем для заповнення картки пацієнта. Як вводити препарат? Очистити шкіру за допомогою змоченого спирту тампона. Щоб уникнути загину голки, обережно потягнути сірий ковпачок з голки відразу. Не торкатися голки і не натискати на поршень. Затиснути шкіру (не стискай) великим і вказівним пальцями. Ввести голку у шкіру. Натискати на поршень з легким безперервним тиском. Натискати на поршень слід доти, поки шприц не спорожніє. Прозорий запобіжник голки не спрацює, допоки попередньо заповнений шприц не спорожніє. Поки натиснутий поршень, видаліть голку зі шкіри, відпустіть поршень і дозвольте шприцю піднятися вгору доти, доки вся голка не покриється прозорим захисним пристроєм для голки. Якщо захисний пристрій голки не активувався, можливо, ви не виконали ін'єкцію повністю. Зателефонуйте Вашому лікарю, якщо Ви вважаєте, що Ви не отримали повну дозу. НЕ вдягати сірий ковпачок назад на голку. Якщо виступить кров, акуратно витерти її ватною кулькою або тканиною. Чи не розтирати місце ін'єкції. При необхідності можна заклеїти місце ін'єкції пластиром. Не використовувати препарат, що залишився в шприці, Аранесп. Пам'ятайте: Використовуйте один ПЗШ тільки для однієї ін'єкції. Якщо виникають труднощі, зверніться за допомогою або порадою до лікаря або медичної сестри. Знищення використаних ПЗШ Не надягайте сірий ковпачок на використані шприци. Ви можете випадково поранитися. Зберігайте використані шприци у захищеному від дітей місці. Утилізувати використаний ПЗШ/ПЗШ із захисним пристроєм для голки слід відповідно до місцевих правил. Запитайте провізора, як знищити препарат, якщо він більше не потрібний. Ці заходи допоможуть захисту довкілля. Наступна інформація призначена лише для медичного персоналу: Як видалити відривний ярлик із попередньо заповненої ширини із захисним пристроєм для голки Попередньо заповнені шприци із захисним пристроєм для голки мають відривний ярлик, який може бути вилучений та поміщений у картку пацієнта. Примітка: дотримуйтесь інструкції після ін'єкції, коли прозорий захисний пристрій покриває голку. Візьміть шприц і повірте плунжер до себе таким чином, щоб Ви бачили віконце з ярликом, не відкриваючи вікно, як показано нижче. Злегка повертайте плунжер від себе, доки ярлик не з'явиться з вікна. Потягніть за ярлик і відірвіть по перфорації. Вплив на здатність до керування автотранспортом та управління механізмами Вплив препарату Аранесп на здатність до керування автомобілем та поводження з технікою виявлено не було.Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаВода, сахароза, мальтодекстрин, Lipofer (кукурудзяний крохмаль, пірофосфат заліза, лецитин соняшника (емульгатор), ксантанова камедь (загусник), ароматизатор натуральний полуниця (мальтодекстрин, натуральні смакоароматичні речовини - сухий екстракт полуниці,1 % (мальтодекстрин, цитрат натрію (регулятор кислотності), лимонна кислота (регулятор кислотності), ціанокобаламін), вітамін В6 (піридоксину гідрохлорид).ХарактеристикаСироп Бебіфер містить Lipofer - мікрокапсулярну, легкозасвоювану форму неіонізованого заліза (FeIII+), доповнену вітамінами В6 та В12. Мікрокапсула Lipofer сприяє повноцінному засвоєнню заліза безпосередньо в тонкому кишечнику, приховує металевий смак заліза, не дратує слизову оболонку шлунково-кишкового тракту, не викликає нудоти, запори та фарбування емалі зубів у темний колір. Вітамін B6 бере участь у синтезі залізовмісної частини гемоглобіну, необхідний для нормального функціонування центральної та периферичної нервової системи. Вітамін B12 є важливим фактором росту, кровотворення та розвитку епітеліальних клітин, що грає невід'ємну роль у виробництві червоних кров'яних тілець, які переносять кисень по всьому тілу.Протипоказання до застосуванняІндивідуальна нестерпність компонентів продукту, порушення вуглеводного обміну.Спосіб застосування та дозиДітям віком від 3 до 11 років, а також хлопчикам від 11 до 14 років по 3 мл на день. Дівчаткам від 11 до 14 років, а також дітям старше 14 років по 5 мл на день. Тривалість прийому 1 місяць.Запобіжні заходи та особливі вказівкиПеред застосуванням рекомендується проконсультуватися з лікарем, перед застосуванням БАД дітьми необхідно проконсультуватися з лікарем-педіатром.Умови відпустки з аптекБез рецептаВідео на цю тему
9 156,00 грн
496,00 грн
Склад, форма випуску та упаковкаРозчин 84 мкг/мл. - 1 доза: Активна речовина: Епоетин альфа – 10000 ME (84,0 мкг) 1; допоміжні речовини: натрію дигідрофосфату дигідрат - 1,4 мг; натрію гідрофосфату дигідрат – 2,84 мг; натрію хлорид – 4,38 мг; гліцин – 5,0 мг; полісорбат-80 – 0,3 мг; хлористоводнева кислота – 0,070 мг2; натрію гідроксид – 0,070 мг2; вода для ін'єкцій – до 1,0 мл. 11 мг епоетину альфа відповідає 120000 ME. 2 Додається при необхідності регулювання pH розчину (максимальна кількість, що відповідає 0,1 М розчину речовини). По 0,5 мл (1000 ME) або 1 мл (2000 ME) розчину для внутрішньовенного та підшкірного введення 16,8 мкг/мл, 0,3 мл (3000 ME), 0,4 мл (4000 ME), 0,5 мл (5000 ME), 0,6 мл (6000 ME), 0,8 мл (8000 ME) або 1 мл (10000 ME) розчину для внутрішньовенного та підшкірного введення 84 мкг/мл, 0,5 мл (20000 ME), 0,75 мл (30000 ME) або 1 мл (40000 ME) розчину для внутрішньовенного та підшкірного введення 336 мкг/мл у однодозових градуйованих (з ціною поділу 0,1 мл) шприцах із прозорого безбарвного боросилікатного скла типу I (Євр. ), забезпечених шток-поршнем з поліпропілену з бромбутилкаучуковим ущільнювачем, покритим фторполімером, та ін'єкційною голкою з нержавіючої сталі 27 G х 1/2 з гумовим безлатексним захисним ковпачком та зовнішнім ковпачком з поліпропілену (для запобігання)а також спеціальним ковпачком безпеки для голки після проведеної ін'єкції (для попередження травмування внаслідок уколу голкою з необережності) або без такого. По 1 або 3 шприци поміщають у контурну упаковку з прозорого безбарвного листового пластику (корекс) і запечатують прозорою плівкою. По 1 корексу з 1 шприцом або по 2 корекси з 3 шприцами разом з інструкцією із застосування поміщають у картонну пачку.Опис лікарської формиПрозорий безбарвний розчин.Фармакотерапевтична групаГемопоетичний.ФармакокінетикаВ/в введення T1/2 епоетину альфа після багаторазового внутрішньовенного введення становить близько 4 годин у здорових добровольців і близько 5 годин – у хворих з хронічною нирковою недостатністю. У дітей T1/2 епоетин альфа становить близько 6 год. П/до введення При підшкірному введенні концентрація епоетину альфа у плазмі визначається значно нижче, ніж при внутрішньовенному введенні, Tmax епоетину альфа у плазмі становить близько 12-18 годин після введення. Cmax епоетину альфа при підшкірному введенні становить лише 1/20 частина концентрації при внутрішньовенному введенні. Препарат не має здатності до кумуляції - концентрація епоетину альфа в плазмі крові через 24 години після першої ін'єкції визначається такою ж, як через 24 години після останньої ін'єкції. При підшкірному введенні T1/2 епоетину альфа визначити складно, він становить близько 24 год. Біодоступність епоетину альфа при підшкірному введенні значно нижче, ніж при його внутрішньовенному введенні, і становить близько 20%.ФармакодинамікаЕритропоетин є глікопротеїном, який стимулює еритропоез, активує мітоз і дозрівання еритроцитів з клітин-попередників еритроцитарного ряду. Молекулярна маса еритропоетину - близько 32000-40000 Так. Білкова фракція становить близько 58% молекулярної маси та включає 165 амінокислот. Чотири вуглеводневі ланцюги пов'язані з білком трьома N-глікозидними зв'язками та одним О-глікозидним зв'язком. Епоетин альфа, що отримується з використанням генно-інженерної технології, є очищеним глікопротеїном, за амінокислотним і вуглеводним складом він ідентичний еритропоетину людини, що виділяється з сечі у хворих при анемії. Бінокріт має максимально високий ступінь очищення відповідно до сучасних технологічних можливостей. Зокрема, при кількісному аналізі активної речовини препарату Бінокрит не визначаються навіть слідові кількості клітинних ліній, на яких здійснюється виробництво препарату. Біологічна активність епоетину альфа підтверджена в експерименті in vivo (дослідження проводили на здорових щурах та щурах з анемією, а також на мишах з поліцитемією). Після введення епоетину альфа кількість еритроцитів, ретикулоцитів, концентрація гемоглобіну та швидкість поглинання 59Fe зростають. У дослідженнях in vitro при інкубації з епоетином альфа було виявлено посилення інкорпорації 3Н-тимідину в еритроїдних клітинах селезінки ядросодержащих (у культурі клітин селезінки миші). Дослідження на культурі клітин кісткового мозку людини показали, що епоетин альфа специфічно стимулює еритропоез і не впливає на лейкопоезу. Цитотоксична дія еритропоетину на клітини кісткового мозку людини не виявлена. Еритропоетин є фактором зростання, який здебільшого стимулює утворення еритроцитів. Рецептори до еритропоетину можуть бути присутніми на поверхні різних пухлинних клітин. Введення епоетину альфа супроводжується підвищенням гемоглобіну, гематокриту, сироваткового заліза, сприяє покращенню кровопостачання тканин та роботи серця. Найбільш значущий ефект епоетину альфа відзначений при анеміях, зумовлених хронічною нирковою недостатністю (ХНН), а також розвинених у хворих із низкою злоякісних новоутворень та системних захворювань.Показання до застосуванняанемія у дорослих та дітей, зумовлена хронічною нирковою недостатністю, у т.ч.: анемія внаслідок хронічної ниркової недостатності у дітей та дорослих на гемодіалізі, а також у дорослих на перитонеальному діалізі; тяжка анемія ниркового генезу, що супроводжується клінічними симптомами у дорослих із нирковою недостатністю, яким ще не проводили гемодіаліз; лікування анемії та зменшення потреби у проведенні переливання крові у дорослих, які отримують лікування хіміотерапевтичними препаратами з приводу солідних новоутворень, злоякісної лімфоми або множинної мієломи, а також у осіб з високим ризиком ускладнень гемотрансфузій, обумовленим загальним тяжким станом. якщо анемія відзначалася і на початок хіміотерапії); з метою підвищення ефективності переливання аутологічної крові в рамках передепозитної програми збору крові перед хірургічними операціями у хворих з рівнем гематокриту, рівним 33–39%, для полегшення збору аутологічної крові та зменшення ризику, пов'язаного з використанням алогенних гемотрансфузій, якщо очікувана кількість, яку можна одержати методом аутологічного збору без застосування епоетину альфа. Лікування показано пацієнтам при помірно вираженій анемії (при концентрації гемоглобіну 10-13 г/дл або 6,2-8,1 ммоль/л), без дефіциту заліза, якщо передбачається значна крововтрата, а також при широких хірургічних втручаннях, коли може знадобитися великий обсяг крові, що переливається (5 і більше обсягів у чоловіків і 4 або більше - у жінок); з метою зменшення ступеня ризику при аллогенному переливанні крові у дорослих, які не мають дефіциту заліза, перед елективною ортопедичною операцією за наявності високого ризику ускладнень при проведенні гемотрансфузій. Застосування препарату обмежене лише у хворих з помірно вираженою анемією (наприклад при концентрації гемоглобіну 1013 г/дл), у тому випадку, якщо вони не включені до програми збору аутологічної крові перед операцією з очікуваною крововтратою від 900 до 1800 мл; анемія у ВІЛ-інфікованих пацієнтів, які отримують терапію зидовудином, при рівні ендогенного еритропоетину менше 500 МО/мл.Протипоказання до застосуванняпідвищена чутливість до діючої речовини та допоміжних речовин, що входять до складу препарату; парціальна червоноклітинна аплазія (ПККА), що виникла після лікування еритропоетином; неконтрольована артеріальна гіпертензія; пацієнти, які з будь-яких причин не можуть отримувати ефективне лікування для профілактики тромбозів; інфаркт міокарда або інсульт, що відбулися протягом 1 місяця до планованого лікування; нестабільна стенокардія; пацієнти з високим ризиком тромбозу глибоких вен та тромбоемболічною хворобою в анамнезі (у рамках підвищення ефективності переливання аутологічної крові); тяжка поразка коронарних, периферичних артерій, сонних артерій, а також судин головного мозку, в т.ч. у пацієнтів, які нещодавно перенесли інфаркт міокарда або інсульт (в рамках передепозитної програми збору крові перед великою хірургічною операцією та не беруть участь у програмі переливання аутологічної крові). З обережністю: злоякісні новоутворення, епілептичний синдром (в т. ч. в анамнезі), хронічна ниркова та печінкова недостатність, тромбоцитоз, тромбоз (в анамнезі), гостра крововтрата, серповидно-клітинна анемія, гемолітична анемія, залізо-, стану.Вагітність та лактаціяНалежні контрольовані дослідження застосування епоетину альфа жінками під час вагітності не проводились. За результатами досліджень на тваринах виявлено репродуктивну токсичність. Внаслідок цього пацієнткам з хронічною нирковою недостатністю слід застосовувати Бінокріт® під час вагітності, тільки якщо передбачувана користь для матері значно перевищує ризик для плода. Застосування епоетину альфа не рекомендовано у період вагітності або лактації у хворих, які беруть участь у програмі збирання аутологічної крові перед хірургічною операцією.Побічна діяНаведені нижче побічні ефекти розподілені відповідно до класифікації органів та систем та за частотою народження: дуже часто (≥1/10); часто (≥1/100– З боку крові та лімфатичної системи: нечасто – тромбоцитемія (у хворих зі злоякісними новоутвореннями); частота невідома - ПККА, опосередкована через антитіла, тромбоцитемія (у хворих на ХНН). З боку імунної системи: частота невідома – анафілактична реакція, підвищена чутливість. З боку нервової системи: дуже часто – головний біль (у хворих із злоякісними новоутвореннями); часто - судоми (у хворих з ХНН), головний біль (у хворих з ХНН); нечасто - геморагічний інсульт, судоми (у хворих із злоякісними новоутвореннями); частота невідома – інсульт, гіпертонічна енцефалопатія, транзиторні ішемічні атаки. З боку органу зору: частота невідома – тромбоз сітківки. З боку ССС: часто – тромбоз глибоких вен нижніх кінцівок (у хворих із злоякісними новоутвореннями); підвищення АТ; частота невідома - тромбоз глибоких вен нижніх кінцівок (у хворих на ХНН), артеріальний тромбоз, гіпертонічний криз. З боку органів дихання: часто – тромбоемболія легеневої артерії (у хворих на злоякісні новоутворення); частота невідома - тромбоемболія легеневої артерії (у хворих з ХНН). З боку шлунково-кишкового тракту: дуже часто – нудота; часто – діарея (у хворих із новоутвореннями), блювання; нечасто - діарея (у хворих з хронічною нирковою недостатністю). З боку шкіри та її придатків: часто - шкірний висип; частота невідома – ангіоневротичний набряк, кропив'янка. З боку кістково-м'язової системи: дуже часто – артралгія (при ХНН); часто - артралгія (у хворих зі злоякісними новоутвореннями); нечасто - міалгія (у хворих зі злоякісними новоутвореннями); частота невідома - міалгія (при ХНН). Вроджені, сімейні/генетичні порушення: частота невідома – порфірія. З боку організму загалом: дуже часто – гіпертермія (у хворих із злоякісними новоутвореннями); грипоподібний стан (при ХНН); часто - грипоподібний стан (у хворих із злоякісними новоутвореннями); частота невідома - неефективність препарату, периферичні набряки, гіпертермія (при хронічній нирковій недостатності), реакції в місці введення. Лабораторні показники: частота невідома – антитіла до еритропоетину. Інші: часто - тромбоз шунт діалізного обладнання (у хворих з ХНН).Взаємодія з лікарськими засобамиДаних щодо взаємодії епоетину альфа з іншими ЛЗ немає. Однак при одночасному застосуванні з циклоспорином можлива взаємодія, оскільки препарат зв'язується з еритроцитами. Якщо лікування Бінокрітом проводиться одночасно з циклоспорином, необхідно контролювати концентрацію циклоспорину в залежності від ступеня підвищення гематокриту. Немає даних про взаємодію між епоетином альфа та гранулоцитарним колонієстимулюючим фактором (Г-КСФ) або гранулоцитарно-моноцитарним колонієстимулюючим фактором (ГМ-КСФ). Щоб уникнути несумісності або зниження активності, не рекомендується змішувати з розчинами та іншими лікарськими засобами.Спосіб застосування та дозиВ/в, п/к. Лікування препаратом Бінокріт® повинно проводитися під контролем лікаря-фахівця, який має відповідну кваліфікацію та досвід лікування хворих, яким показана терапія препаратами – стимуляторами еритропоезу. Дози Лікування симптоматичної анемії у дорослих та дітей з ХНН: Бінокріт® у хворих на ХНН вводять внутрішньовенно. У зв'язку з тим, що клінічні прояви анемії та залишкові явища можуть різнитися залежно від віку, статі та загальної тяжкості захворювання, проводять індивідуальну оцінку стану кожного хворого. Цільовий рівень концентрації гемоглобіну становить 10-12 г/дл (6,2-7,5 ммоль/л) у дорослих та 9,5-11 г/дл (5,9-6,8 ммоль/л) у дітей. Не рекомендується тривале підвищення концентрації гемоглобіну більше ніж 12 г/дл (7,5 ммоль/л). Якщо концентрація гемоглобіну підвищується на понад 2 г/дл (1,25 ммоль/л) на місяць або протягом тривалого часу перевищує 12 г/дл (7,5 ммоль/л), необхідно зменшити дозу препарату Бінокріт на 25%. Якщо концентрація гемоглобіну перевищує 13 г/дл (8,1 ммоль/л), необхідно припинити лікування до зниження гемоглобіну до 12 г/дл (7,5 ммоль/л) і відновити терапію препаратом Бінокріт®, зменшивши початкову дозу на 25%. . Внаслідок міжіндивідуальної варіабельності, концентрація гемоглобіну може виявитися вищою або нижчою за оптимальне (цільове) значення. Лікування слід призначати таким чином, щоб мінімально ефективна доза препарату Бінокріт забезпечувала необхідний контроль гемоглобіну та клінічних проявів захворювання. До початку лікування та в період лікування слід контролювати концентрацію заліза у плазмі крові, за необхідності призначають додатково препарати заліза. Дорослі пацієнти, які отримують гемодіаліз Лікування проводиться у два етапи. Етап корекції. В/в вводять Бінокріт у дозі 50 МО/кг 3 рази на тиждень. При необхідності дозу коригують поступово протягом 4 тижнів. Збільшення або зменшення дози не більше 25 МО/кг 3 рази на тиждень. Етап підтримуючої терапії. Корекція дози з метою підтримки необхідного рівня гемоглобіну 10-12 г/дл (6,2-7,5 ммоль/л). Рекомендована сумарна щотижнева доза препарату Бінокріт - від 75 до 300 МО/кг, вводять внутрішньовенно по 25-100 МО/кг 3 рази на тиждень. У хворих з тяжкою анемією (гемоглобін Застосування у дітей, які отримують гемодіаліз Лікування проводиться у два етапи. Етап корекції. В/в вводять Бінокріт у дозі 50 МО/кг 3 рази на тиждень. При необхідності дозу коригують поступово протягом 4 тижнів. Збільшення або зменшення дози не більше 25 МО/кг 3 рази на тиждень. Етап підтримуючої терапії. Корекція дози з метою підтримки необхідного рівня гемоглобіну 9,5-11 г/дл (5,9-6,8 ммоль/л). У більшості випадків у дітей з масою тіла менше 30 кг необхідно застосовувати вищі підтримуючі дози, ніж у дітей з вищою масою тіла та дорослих. У дітей з тяжкою анемією (гемоглобін6,8 г/дл або >4,25 ммоль/л). Дорослі хворі, які отримують перитонеальний діаліз Лікування проводиться у два етапи. Етап корекції. Початкова доза 50 МО/кг 2 рази на тиждень внутрішньовенно. Етап підтримуючої терапії. Корекція дози з метою підтримки необхідного рівня гемоглобіну 10-12 г/дл (6,2-7,5 ммоль/л). Підтримуюча доза становить від 25 до 50 МО/кг 2 рази на тиждень, 2 рівні ін'єкції. Дорослі з нирковою недостатністю, яким не проводився діаліз Лікування проводиться у два етапи. Етап корекції. Початкова доза становить 50 МО/кг 3 рази на тиждень внутрішньовенно з подальшим збільшенням при необхідності на 25 МО/кг (3 рази на тиждень) до досягнення цільової дози (збільшувати дозу слід поступово, як мінімум, протягом 4 тижнів). Етап підтримуючої терапії. Корекція дози з метою підтримки необхідного рівня гемоглобіну 10-12 г/дл (6,2-7,5 ммоль/л). Підтримуюча доза становить від 17 до 33 МО/кг 3 рази на тиждень внутрішньовенно. Максимальна доза не повинна перевищувати 200 МО/кг тричі на тиждень. Лікування анемії у хворих після хіміотерапії Препарат Бінокріт® вводять підшкірно (при концентрації гемоглобіну 12 г/дл (7,5 ммоль/л); рекомендації з коригування дози в подібних випадках наведені нижче). Лікування слід призначати таким чином, щоб мінімально ефективна доза епоетину альфа забезпечувала необхідний контроль симптомів анемії. Терапію препаратом Бінокріт слід продовжувати протягом 1 місяця після завершення курсу хіміотерапії. Початкова доза препарату становить 150 МО/кг, вводиться підшкірно 3 рази на тиждень. Можливе альтернативне застосування препарату у дозі 450 МО/кг підшкірно 1 раз на тиждень. У разі підвищення концентрації гемоглобіну мінімум на 1 г/дл (>0,62 ммоль/л) або збільшення кількості ретикулоцитів ≥40000 клітин/мкл щодо початкових показників через 4 тижні лікування доза препарату становить 150 МО/кг 3 рази на тиждень або 450 МО / кг 1 разів на тиждень і залишається без змін. При підвищенні концентрації гемоглобіну на Коригування дози для підтримки концентрації гемоглобіну в межах 10-12 г/дл Якщо концентрація гемоглобіну підвищується на понад 2 г/дл (1,25 ммоль/л) на місяць або рівень гемоглобіну перевищує 12 г/дл (7,5 ммоль/л), необхідно скоротити дозу препарату на 25-50%. Якщо концентрація гемоглобіну перевищує 13 г/дл (8,1 ммоль/л), необхідно припинити лікування до зниження значення до 12 г/дл (7,5 ммоль/л), а потім відновити терапію епоетином альфа, зменшивши початкову дозу на 25 %. Дорослі пацієнти, які беруть участь у програмі збору аутологічної крові перед хірургічними операціями Бінокріт® вводять внутрішньовенно, попередньо завершивши процедуру здачі крові. Пацієнтам з анемією легкого ступеня (при рівні гематокриту 33–39%), які потребують >4 одиниць крові, необхідно проводити лікування препаратом Бінокріт® у дозі 600 МО/кг 2 рази на тиждень протягом 3 тижнів до хірургічного втручання. Усім пацієнтам, які отримують Бінокріт®, слід додатково призначати препарати заліза (внутрішньо у дозі 200 мг на добу) протягом усього курсу терапії. Застосування препарату заліза слід призначати до початку терапії Бінокрітом, якомога раніше, за кілька тижнів до початку збору аутологічної крові. Дорослі пацієнти, які підлягають елективній ортопедичній хірургії Бінокріт® вводять підшкірно. Рекомендована доза препарату Бінокріт - 600 МО/кг 1 раз на тиждень протягом 3 тижнів, що передують операції (за 21, 14 та 7 днів до операції), а також у день операції. Якщо передопераційний період коротший за 3 тижні, Бінокріт® слід призначати щодня у дозі 300 МО/кг 10 днів поспіль, перед хірургічним втручанням, у день операції та протягом 4 днів після неї. Якщо в передопераційний період концентрація Hb становить 15 г/дл (9,38 ммоль/л) або вище, застосування препарату слід припинити. Слід переконатися, що до початку лікування Бінокрітом у пацієнтів немає дефіциту заліза. Усі пацієнти, які отримують терапію Бінокрітом, повинні отримувати необхідну кількість двовалентного заліза (всередину 200 мг на добу) протягом усього курсу терапії. Бінокріт® — стерильний препарат, що не містить консервантів, призначений виключно для одноразового застосування. Слід вводити потрібну кількість препарату. Препарат не слід вводити у вигляді внутрішньовенної інфузії або змішувати з іншими ЛЗ. В/в ін'єкція. Тривалість ін'єкції становить 1–5 хв, залежно від загального обсягу дози. При гемодіалізі може застосовуватися болюсна ін'єкція під час процедури діалізу через зручний венозний порт діалізної лінії. Альтернативою може бути ін'єкція, зроблена в кінці процедури діалізу через фістульну голку, потім вводять 10 мл ізотонічного розчину натрію хлориду для прочистки голки та забезпечення задовільного введення препарату в кровотік. Пацієнтам з можливими температурними реакціями на внутрішньовенне введення препаратів рекомендується повільне введення препарату. П/к ін'єкція. Не слід перевищувати максимальний обсяг ін'єкції – 1 мл на одне місце введення. У разі введення великих обсягів необхідно вибирати більшу кількість місць для ін'єкцій. Ін'єкції вводять у м'яз стегна чи область передньої черевної стінки.ПередозуванняТерапевтичний діапазон препарату є широким. При передозуванні можливе виникнення симптомів, що відображають крайній рівень прояву фармакологічної дії гормону (підвищення концентрації гемоглобіну або гематокриту). При високих рівнях гемоглобіну або гематокриту можливе застосування флеботомії. За потреби призначається симптоматична терапія.Запобіжні заходи та особливі вказівкиПри призначенні препарату Бінокріт® у всіх пацієнтів необхідно перевіряти та суворо контролювати артеріальний тиск. Слід з обережністю застосовувати епоетин альфа пацієнтам з гіпертензією, якщо вони не отримують необхідне лікування, призначене лікування неадекватне або гіпертензія погано контролюється. У цьому випадку може виникнути потреба розпочати або посилити антигіпертензивну терапію, яка вже застосовувалася. Якщо нормалізувати артеріальний тиск не вдається, лікування епоетином альфа слід припинити. Бінокріт® з обережністю застосовують за наявності епілепсії та хронічної печінкової недостатності. Хворі з ХНН та онкологічні хворі повинні регулярно контролювати рівень гемоглобіну до досягнення стабільних показників та періодично після цього. Ретельний контроль рівня гемоглобіну є обов'язковим для всіх пацієнтів у зв'язку зі збільшеним потенційним ризиком тромбоемболічних ускладнень та збільшенням кількості фатальних випадків, коли пацієнти отримували лікування при рівні гемоглобіну, що перевищує встановлену норму для застосування препарату за показаннями. Під час лікування препаратом Бінокрит може спостерігатися помірне дозозалежне збільшення кількості тромбоцитів у межах норми. При продовженні курсу терапії цей показник знову знижується. Протягом перших 8 тижнів після початку лікування рекомендується регулярно контролювати кількість тромбоцитів. До початку терапії необхідно виключити інші причини виникнення анемії (дефіцит заліза, гемоліз, крововтрата, дефіцит вітаміну В12 або фолієвої кислоти). У більшості випадків рівень феритину в сироватці знижується при одночасному збільшенні гематокриту. Усі перелічені додаткові фактори анемії також слід враховувати при збільшенні дози препарату Бінокріт у хворих із новоутвореннями. У періодопераційний період необхідно ретельно стежити за всіма показниками крові. ПККА Після декількох місяців або років лікування еритропоетином із застосуванням підшкірних ін'єкцій випадки розвитку ПККА, опосередкованої через антитіла, спостерігалися дуже рідко. Якщо у пацієнтів різко знижується ефективність терапії внаслідок зменшення концентрації гемоглобіну (1-2 г/дл на місяць) на тлі збільшеної потреби в гемотрансфузіях, необхідно перевірити кількість ретикулоцитів та вивчити типові причини відсутності реакції на препарат (наприклад, дефіцит заліза, фолієвої кислоти або вітаміну В12). , інтоксикація алюмінієм, інфекції або запалення, кровотеча або гемоліз) Якщо вміст ретикулоцитів з урахуванням анемії (наприклад, ретикулоцитарний індекс) низький ( При підозрі на появу ПККА, опосередкованої через антитіла до еритропоетину, слід негайно припинити терапію Бінокрітом. Забороняється призначати будь-яку іншу терапію еритропоетин через ризик перехресної реакції. За наявності показань пацієнтам може призначатися необхідна терапія, наприклад, гемотрансфузії. У разі парадоксального зменшення концентрації гемоглобіну та розвитку тяжкої анемії внаслідок низького вмісту ретикулоцитів необхідно негайно припинити лікування епоетином та провести тест на наявність антитіл до еритропоетину. Є дані про такі прояви у хворих на гепатит С, які отримували лікування інтерфероном і рибавірином одночасно з епоетином. Епоетин не призначений для лікування анемії, зумовленої гепатитом. Хворі з ХНН Дані імуногенності при підшкірному введенні препарату Бінокріт® пацієнтам з ризиком розвитку ПККА, опосередкованої через антитіла, наприклад, з нирковою анемією, обмежені. Внаслідок цього пацієнтам з нирковою анемією препарат повинен вводитися внутрішньовенно. З метою мінімізації ризиків посилення гіпертензії для пацієнтів з хронічною нирковою недостатністю швидкість підвищення гемоглобіну повинна становити приблизно 1 г/дл (0,62 ммоль/л) на місяць і не повинна перевищувати 2 г/дл (1,25 ммоль/л) на місяць. У пацієнтів з ХНН концентрація гемоглобіну на підтримуючій стадії лікування не повинна перевищувати ВГН, рекомендовану в розділі «Спосіб застосування та дози». Результати клінічних досліджень показали збільшення ризику фатальних результатів та тяжких серцево-судинних розладів при введенні еритропоезстимулюючих препаратів з метою збільшення концентрації гемоглобіну більше 12 г/дл (7,5 ммоль/л). При проведенні клінічних досліджень у контрольованих умовах не виявлено значних переваг, пов'язаних із застосуванням епоетинів на тлі збільшення концентрації гемоглобіну вище за рівень, необхідний для контролю симптомів анемії та попередження гемотрансфузій. У пацієнтів на гемодіалізі спостерігалися випадки тромбозів шунту, зокрема при схильності до гіпотонії або внаслідок формування артеріовенозних фістул (наприклад, стенозу, аневризми тощо). Таким пацієнтам рекомендується рання корекція шунту та профілактика тромбозу, наприклад, за допомогою ацетилсаліцилової кислоти. В окремих випадках спостерігалась гіперкаліємія. Лікування анемії може призводити до підвищення апетиту та збільшення потреби в калії та білку. Періодично слід коригувати схему проведення діалізу з метою підтримки необхідних показників сечовини, креатиніну та калію. У пацієнтів з хронічною нирковою недостатністю необхідно перевіряти вміст електролітів у сироватці крові. При виявленні підвищеного (або підвищується) рівня сироваткового калію слід оцінити доцільність відміни лікування епоетином альфа до нормалізації рівня калію. Під час лікування епоетином альфа часто потрібне підвищення дози гепарину при проведенні гемодіалізу внаслідок збільшення гематокритного числа. Якщо гепаринізація не може бути максимально ефективною, може знадобитися скасування схеми процедур діалізу. Згідно з наявними даними, лікування анемії епоетином альфа у дорослих хворих з нирковою недостатністю, яким ще не проводиться діаліз, не викликає прогресування ниркової недостатності. Дорослі онкологічні хворі з симптоматичною анемією, які проходять курс хіміотерапії У деяких клінічних ситуаціях для лікування анемії у пацієнтів з онкологічними захворюваннями слід застосовувати переливання крові. Рішення про призначення рекомбінантних еритропоетинів необхідно приймати з огляду на співвідношення користі та можливих ризиків для кожного пацієнта індивідуально та особливості клінічної ситуації. Слід враховувати такі фактори: тип та стадія розвитку новоутворення; ступінь анемії; очікувана тривалість життя; обстановка, у якій пацієнт проходитиме лікування; побажання самого пацієнта. При оцінці доцільності терапії епоетином альфа (ризик переливання крові для пацієнта) у онкологічних хворих, які отримують хіміотерапію, необхідно враховувати затримку у 2-3 тижні після введення епоетину альфа до утворення еритроцитів на фоні стимуляції еритропоетином. З метою мінімізації ризику розвитку тромботичних явищ необхідно стежити, щоб рівень гемоглобіну та швидкість його збільшення не перевищували допустимих показників. Внаслідок збільшення кількості випадків венозних тромботичних ускладнень у онкологічних хворих, які отримують еритропоезстимулюючі препарати, слід ретельно оцінювати такий ризик та користь від лікування епоетином альфа, особливо у онкологічних хворих з підвищеним ризиком розвитку венозних тромботичних ускладнень, наприклад на тлі ожиріння. анамнезі (в т.ч. глибокого венозного тромбозу або тромбоемболії легеневої артерії). Дорослі пацієнти, які беруть участь у програмі збору аутологічної крові перед хірургічними операціями Необхідно дотримуватися всіх особливих запобіжних заходів, що стосуються проведення програм зі збору аутологічної крові, особливо при регулярних переливаннях крові. Пацієнти, які підлягають елективній ортопедичній хірургії Для пацієнтів, які підлягають елективній ортопедичній хірургії, необхідно встановити причину анемії та по можливості вилікувати анемію перед початком терапії епоетином альфа. У таких пацієнтів може виникати ризик розвитку тромботичних явищ, який слід ретельно оцінювати при призначенні лікування хворих даної групи. Пацієнти, що підлягають елективній ортопедичній хірургії, повинні отримувати адекватну антитромботичну профілактику у зв'язку з наявністю ризику розвитку венозних тромботичних ускладнень у хірургічних хворих, особливо у хворих на серцево-судинні захворювання. Крім того, необхідно дотримуватися особливих запобіжних заходів у пацієнтів зі схильністю до розвитку тромбозу глибоких вен кінцівок. У пацієнтів із початковим рівнем гемоглобіну >13 г/дл (>8,1 ммоль/л) підвищений ризик післяопераційних тромботичних/венозних ускладнень. Внаслідок цього препарат не слід призначати пацієнтам з початковим рівнем гемоглобіну >13 г/дл (>8,1 ммоль/л). Допоміжні речовини Даний лікарський препарат містить менше 1 ммоль натрію (23 мг) в попередньо попередньо заповненому шприці, тобто. практично не містить натрію. Вплив на здатність керувати транспортними засобами та механізмами. Бінокріт® не впливає на здатність керувати автотранспортом або працювати з механізмами.Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему
1 906,00 грн
280,00 грн
Склад, форма випуску та упаковкаРозчин 16,8 мкг/мл. - 1 доза: Активна речовина: Епоетин альфа – 2000 ME (16,8 мкг)1; допоміжні речовини: натрію дигідрофосфату дигідрат - 1,4 мг; натрію гідрофосфату дигідрат – 2,84 мг; натрію хлорид – 4,38 мг; гліцин – 5,0 мг; полісорбат-80 – 0,3 мг; хлористоводнева кислота – 0,070 мг2; натрію гідроксид – 0,070 мг2; вода для ін'єкцій – до 1,0 мл. 11 мг епоетину альфа відповідає 120000 ME. 2 Додається при необхідності регулювання pH розчину (максимальна кількість, що відповідає 0,1 М розчину речовини). По 0,5 мл (1000 ME) або 1 мл (2000 ME) розчину для внутрішньовенного та підшкірного введення 16,8 мкг/мл, 0,3 мл (3000 ME), 0,4 мл (4000 ME), 0,5 мл (5000 ME), 0,6 мл (6000 ME), 0,8 мл (8000 ME) або 1 мл (10000 ME) розчину для внутрішньовенного та підшкірного введення 84 мкг/мл, 0,5 мл (20000 ME), 0,75 мл (30000 ME) або 1 мл (40000 ME) розчину для внутрішньовенного та підшкірного введення 336 мкг/мл у однодозових градуйованих (з ціною поділу 0,1 мл) шприцах із прозорого безбарвного боросилікатного скла типу I (Євр. ), забезпечених шток-поршнем з поліпропілену з бромбутилкаучуковим ущільнювачем, покритим фторполімером, та ін'єкційною голкою з нержавіючої сталі 27 G х 1/2 з гумовим безлатексним захисним ковпачком та зовнішнім ковпачком з поліпропілену (для запобігання)а також спеціальним ковпачком безпеки для голки після проведеної ін'єкції (для попередження травмування внаслідок уколу голкою з необережності) або без такого. По 1 або 3 шприци поміщають у контурну упаковку з прозорого безбарвного листового пластику (корекс) і запечатують прозорою плівкою. По 1 корексу з 1 шприцом або по 2 корекси з 3 шприцами разом з інструкцією із застосування поміщають у картонну пачку.Опис лікарської формиПрозорий безбарвний розчин.Фармакотерапевтична групаГемопоетичний.ФармакокінетикаВ/в введення T1/2 епоетину альфа після багаторазового внутрішньовенного введення становить близько 4 годин у здорових добровольців і близько 5 годин – у хворих з хронічною нирковою недостатністю. У дітей T1/2 епоетин альфа становить близько 6 год. П/до введення При підшкірному введенні концентрація епоетину альфа у плазмі визначається значно нижче, ніж при внутрішньовенному введенні, Tmax епоетину альфа у плазмі становить близько 12-18 годин після введення. Cmax епоетину альфа при підшкірному введенні становить лише 1/20 частина концентрації при внутрішньовенному введенні. Препарат не має здатності до кумуляції - концентрація епоетину альфа в плазмі крові через 24 години після першої ін'єкції визначається такою ж, як через 24 години після останньої ін'єкції. При підшкірному введенні T1/2 епоетину альфа визначити складно, він становить близько 24 год. Біодоступність епоетину альфа при підшкірному введенні значно нижче, ніж при його внутрішньовенному введенні, і становить близько 20%.ФармакодинамікаЕритропоетин є глікопротеїном, який стимулює еритропоез, активує мітоз і дозрівання еритроцитів з клітин-попередників еритроцитарного ряду. Молекулярна маса еритропоетину - близько 32000-40000 Так. Білкова фракція становить близько 58% молекулярної маси та включає 165 амінокислот. Чотири вуглеводневі ланцюги пов'язані з білком трьома N-глікозидними зв'язками та одним О-глікозидним зв'язком. Епоетин альфа, що отримується з використанням генно-інженерної технології, є очищеним глікопротеїном, за амінокислотним і вуглеводним складом він ідентичний еритропоетину людини, що виділяється з сечі у хворих при анемії. Бінокріт має максимально високий ступінь очищення відповідно до сучасних технологічних можливостей. Зокрема, при кількісному аналізі активної речовини препарату Бінокрит не визначаються навіть слідові кількості клітинних ліній, на яких здійснюється виробництво препарату. Біологічна активність епоетину альфа підтверджена в експерименті in vivo (дослідження проводили на здорових щурах та щурах з анемією, а також на мишах з поліцитемією). Після введення епоетину альфа кількість еритроцитів, ретикулоцитів, концентрація гемоглобіну та швидкість поглинання 59Fe зростають. У дослідженнях in vitro при інкубації з епоетином альфа було виявлено посилення інкорпорації 3Н-тимідину в еритроїдних клітинах селезінки ядросодержащих (у культурі клітин селезінки миші). Дослідження на культурі клітин кісткового мозку людини показали, що епоетин альфа специфічно стимулює еритропоез і не впливає на лейкопоезу. Цитотоксична дія еритропоетину на клітини кісткового мозку людини не виявлена. Еритропоетин є фактором зростання, який здебільшого стимулює утворення еритроцитів. Рецептори до еритропоетину можуть бути присутніми на поверхні різних пухлинних клітин. Введення епоетину альфа супроводжується підвищенням гемоглобіну, гематокриту, сироваткового заліза, сприяє покращенню кровопостачання тканин та роботи серця. Найбільш значущий ефект епоетину альфа відзначений при анеміях, зумовлених хронічною нирковою недостатністю (ХНН), а також розвинених у хворих із низкою злоякісних новоутворень та системних захворювань.Показання до застосуванняанемія у дорослих та дітей, зумовлена хронічною нирковою недостатністю, у т.ч.: анемія внаслідок хронічної ниркової недостатності у дітей та дорослих на гемодіалізі, а також у дорослих на перитонеальному діалізі; тяжка анемія ниркового генезу, що супроводжується клінічними симптомами у дорослих із нирковою недостатністю, яким ще не проводили гемодіаліз; лікування анемії та зменшення потреби у проведенні переливання крові у дорослих, які отримують лікування хіміотерапевтичними препаратами з приводу солідних новоутворень, злоякісної лімфоми або множинної мієломи, а також у осіб з високим ризиком ускладнень гемотрансфузій, обумовленим загальним тяжким станом. якщо анемія відзначалася і на початок хіміотерапії); з метою підвищення ефективності переливання аутологічної крові в рамках передепозитної програми збору крові перед хірургічними операціями у хворих з рівнем гематокриту, рівним 33–39%, для полегшення збору аутологічної крові та зменшення ризику, пов'язаного з використанням алогенних гемотрансфузій, якщо очікувана кількість, яку можна одержати методом аутологічного збору без застосування епоетину альфа. Лікування показано пацієнтам при помірно вираженій анемії (при концентрації гемоглобіну 10-13 г/дл або 6,2-8,1 ммоль/л), без дефіциту заліза, якщо передбачається значна крововтрата, а також при широких хірургічних втручаннях, коли може знадобитися великий обсяг крові, що переливається (5 і більше обсягів у чоловіків і 4 або більше - у жінок); з метою зменшення ступеня ризику при аллогенному переливанні крові у дорослих, які не мають дефіциту заліза, перед елективною ортопедичною операцією за наявності високого ризику ускладнень при проведенні гемотрансфузій. Застосування препарату обмежене лише у хворих з помірно вираженою анемією (наприклад при концентрації гемоглобіну 1013 г/дл), у тому випадку, якщо вони не включені до програми збору аутологічної крові перед операцією з очікуваною крововтратою від 900 до 1800 мл; анемія у ВІЛ-інфікованих пацієнтів, які отримують терапію зидовудином, при рівні ендогенного еритропоетину менше 500 МО/мл.Протипоказання до застосуванняпідвищена чутливість до діючої речовини та допоміжних речовин, що входять до складу препарату; парціальна червоноклітинна аплазія (ПККА), що виникла після лікування еритропоетином; неконтрольована артеріальна гіпертензія; пацієнти, які з будь-яких причин не можуть отримувати ефективне лікування для профілактики тромбозів; інфаркт міокарда або інсульт, що відбулися протягом 1 місяця до планованого лікування; нестабільна стенокардія; пацієнти з високим ризиком тромбозу глибоких вен та тромбоемболічною хворобою в анамнезі (у рамках підвищення ефективності переливання аутологічної крові); тяжка поразка коронарних, периферичних артерій, сонних артерій, а також судин головного мозку, в т.ч. у пацієнтів, які нещодавно перенесли інфаркт міокарда або інсульт (в рамках передепозитної програми збору крові перед великою хірургічною операцією та не беруть участь у програмі переливання аутологічної крові). З обережністю: злоякісні новоутворення, епілептичний синдром (в т. ч. в анамнезі), хронічна ниркова та печінкова недостатність, тромбоцитоз, тромбоз (в анамнезі), гостра крововтрата, серповидно-клітинна анемія, гемолітична анемія, залізо-, стану.Вагітність та лактаціяНалежні контрольовані дослідження застосування епоетину альфа жінками під час вагітності не проводились. За результатами досліджень на тваринах виявлено репродуктивну токсичність. Внаслідок цього пацієнткам з хронічною нирковою недостатністю слід застосовувати Бінокріт® під час вагітності, тільки якщо передбачувана користь для матері значно перевищує ризик для плода. Застосування епоетину альфа не рекомендовано у період вагітності або лактації у хворих, які беруть участь у програмі збирання аутологічної крові перед хірургічною операцією.Побічна діяНаведені нижче побічні ефекти розподілені відповідно до класифікації органів та систем та за частотою народження: дуже часто (≥1/10); часто (≥1/100– З боку крові та лімфатичної системи: нечасто – тромбоцитемія (у хворих зі злоякісними новоутвореннями); частота невідома - ПККА, опосередкована через антитіла, тромбоцитемія (у хворих на ХНН). З боку імунної системи: частота невідома – анафілактична реакція, підвищена чутливість. З боку нервової системи: дуже часто – головний біль (у хворих із злоякісними новоутвореннями); часто - судоми (у хворих з ХНН), головний біль (у хворих з ХНН); нечасто - геморагічний інсульт, судоми (у хворих із злоякісними новоутвореннями); частота невідома – інсульт, гіпертонічна енцефалопатія, транзиторні ішемічні атаки. З боку органу зору: частота невідома – тромбоз сітківки. З боку ССС: часто – тромбоз глибоких вен нижніх кінцівок (у хворих із злоякісними новоутвореннями); підвищення АТ; частота невідома - тромбоз глибоких вен нижніх кінцівок (у хворих на ХНН), артеріальний тромбоз, гіпертонічний криз. З боку органів дихання: часто – тромбоемболія легеневої артерії (у хворих на злоякісні новоутворення); частота невідома - тромбоемболія легеневої артерії (у хворих з ХНН). З боку шлунково-кишкового тракту: дуже часто – нудота; часто – діарея (у хворих із новоутвореннями), блювання; нечасто - діарея (у хворих з хронічною нирковою недостатністю). З боку шкіри та її придатків: часто - шкірний висип; частота невідома – ангіоневротичний набряк, кропив'янка. З боку кістково-м'язової системи: дуже часто – артралгія (при ХНН); часто - артралгія (у хворих зі злоякісними новоутвореннями); нечасто - міалгія (у хворих зі злоякісними новоутвореннями); частота невідома - міалгія (при ХНН). Вроджені, сімейні/генетичні порушення: частота невідома – порфірія. З боку організму загалом: дуже часто – гіпертермія (у хворих із злоякісними новоутвореннями); грипоподібний стан (при ХНН); часто - грипоподібний стан (у хворих із злоякісними новоутвореннями); частота невідома - неефективність препарату, периферичні набряки, гіпертермія (при хронічній нирковій недостатності), реакції в місці введення. Лабораторні показники: частота невідома – антитіла до еритропоетину. Інші: часто - тромбоз шунт діалізного обладнання (у хворих з ХНН).Взаємодія з лікарськими засобамиДаних щодо взаємодії епоетину альфа з іншими ЛЗ немає. Однак при одночасному застосуванні з циклоспорином можлива взаємодія, оскільки препарат зв'язується з еритроцитами. Якщо лікування Бінокрітом проводиться одночасно з циклоспорином, необхідно контролювати концентрацію циклоспорину в залежності від ступеня підвищення гематокриту. Немає даних про взаємодію між епоетином альфа та гранулоцитарним колонієстимулюючим фактором (Г-КСФ) або гранулоцитарно-моноцитарним колонієстимулюючим фактором (ГМ-КСФ). Щоб уникнути несумісності або зниження активності, не рекомендується змішувати з розчинами та іншими лікарськими засобами.Спосіб застосування та дозиВ/в, п/к. Лікування препаратом Бінокріт® повинно проводитися під контролем лікаря-фахівця, який має відповідну кваліфікацію та досвід лікування хворих, яким показана терапія препаратами – стимуляторами еритропоезу. Дози Лікування симптоматичної анемії у дорослих та дітей з ХНН: Бінокріт® у хворих на ХНН вводять внутрішньовенно. У зв'язку з тим, що клінічні прояви анемії та залишкові явища можуть різнитися залежно від віку, статі та загальної тяжкості захворювання, проводять індивідуальну оцінку стану кожного хворого. Цільовий рівень концентрації гемоглобіну становить 10-12 г/дл (6,2-7,5 ммоль/л) у дорослих та 9,5-11 г/дл (5,9-6,8 ммоль/л) у дітей. Не рекомендується тривале підвищення концентрації гемоглобіну більше ніж 12 г/дл (7,5 ммоль/л). Якщо концентрація гемоглобіну підвищується на понад 2 г/дл (1,25 ммоль/л) на місяць або протягом тривалого часу перевищує 12 г/дл (7,5 ммоль/л), необхідно зменшити дозу препарату Бінокріт на 25%. Якщо концентрація гемоглобіну перевищує 13 г/дл (8,1 ммоль/л), необхідно припинити лікування до зниження гемоглобіну до 12 г/дл (7,5 ммоль/л) і відновити терапію препаратом Бінокріт®, зменшивши початкову дозу на 25%. . Внаслідок міжіндивідуальної варіабельності, концентрація гемоглобіну може виявитися вищою або нижчою за оптимальне (цільове) значення. Лікування слід призначати таким чином, щоб мінімально ефективна доза препарату Бінокріт забезпечувала необхідний контроль гемоглобіну та клінічних проявів захворювання. До початку лікування та в період лікування слід контролювати концентрацію заліза у плазмі крові, за необхідності призначають додатково препарати заліза. Дорослі пацієнти, які отримують гемодіаліз Лікування проводиться у два етапи. Етап корекції. В/в вводять Бінокріт у дозі 50 МО/кг 3 рази на тиждень. При необхідності дозу коригують поступово протягом 4 тижнів. Збільшення або зменшення дози не більше 25 МО/кг 3 рази на тиждень. Етап підтримуючої терапії. Корекція дози з метою підтримки необхідного рівня гемоглобіну 10-12 г/дл (6,2-7,5 ммоль/л). Рекомендована сумарна щотижнева доза препарату Бінокріт - від 75 до 300 МО/кг, вводять внутрішньовенно по 25-100 МО/кг 3 рази на тиждень. У хворих з тяжкою анемією (гемоглобін Застосування у дітей, які отримують гемодіаліз Лікування проводиться у два етапи. Етап корекції. В/в вводять Бінокріт у дозі 50 МО/кг 3 рази на тиждень. При необхідності дозу коригують поступово протягом 4 тижнів. Збільшення або зменшення дози не більше 25 МО/кг 3 рази на тиждень. Етап підтримуючої терапії. Корекція дози з метою підтримки необхідного рівня гемоглобіну 9,5-11 г/дл (5,9-6,8 ммоль/л). У більшості випадків у дітей з масою тіла менше 30 кг необхідно застосовувати вищі підтримуючі дози, ніж у дітей з вищою масою тіла та дорослих. У дітей з тяжкою анемією (гемоглобін6,8 г/дл або >4,25 ммоль/л). Дорослі хворі, які отримують перитонеальний діаліз Лікування проводиться у два етапи. Етап корекції. Початкова доза 50 МО/кг 2 рази на тиждень внутрішньовенно. Етап підтримуючої терапії. Корекція дози з метою підтримки необхідного рівня гемоглобіну 10-12 г/дл (6,2-7,5 ммоль/л). Підтримуюча доза становить від 25 до 50 МО/кг 2 рази на тиждень, 2 рівні ін'єкції. Дорослі з нирковою недостатністю, яким не проводився діаліз Лікування проводиться у два етапи. Етап корекції. Початкова доза становить 50 МО/кг 3 рази на тиждень внутрішньовенно з подальшим збільшенням при необхідності на 25 МО/кг (3 рази на тиждень) до досягнення цільової дози (збільшувати дозу слід поступово, як мінімум, протягом 4 тижнів). Етап підтримуючої терапії. Корекція дози з метою підтримки необхідного рівня гемоглобіну 10-12 г/дл (6,2-7,5 ммоль/л). Підтримуюча доза становить від 17 до 33 МО/кг 3 рази на тиждень внутрішньовенно. Максимальна доза не повинна перевищувати 200 МО/кг тричі на тиждень. Лікування анемії у хворих після хіміотерапії Препарат Бінокріт® вводять підшкірно (при концентрації гемоглобіну 12 г/дл (7,5 ммоль/л); рекомендації з коригування дози в подібних випадках наведені нижче). Лікування слід призначати таким чином, щоб мінімально ефективна доза епоетину альфа забезпечувала необхідний контроль симптомів анемії. Терапію препаратом Бінокріт слід продовжувати протягом 1 місяця після завершення курсу хіміотерапії. Початкова доза препарату становить 150 МО/кг, вводиться підшкірно 3 рази на тиждень. Можливе альтернативне застосування препарату у дозі 450 МО/кг підшкірно 1 раз на тиждень. У разі підвищення концентрації гемоглобіну мінімум на 1 г/дл (>0,62 ммоль/л) або збільшення кількості ретикулоцитів ≥40000 клітин/мкл щодо початкових показників через 4 тижні лікування доза препарату становить 150 МО/кг 3 рази на тиждень або 450 МО / кг 1 разів на тиждень і залишається без змін. При підвищенні концентрації гемоглобіну на Коригування дози для підтримки концентрації гемоглобіну в межах 10-12 г/дл Якщо концентрація гемоглобіну підвищується на понад 2 г/дл (1,25 ммоль/л) на місяць або рівень гемоглобіну перевищує 12 г/дл (7,5 ммоль/л), необхідно скоротити дозу препарату на 25-50%. Якщо концентрація гемоглобіну перевищує 13 г/дл (8,1 ммоль/л), необхідно припинити лікування до зниження значення до 12 г/дл (7,5 ммоль/л), а потім відновити терапію епоетином альфа, зменшивши початкову дозу на 25 %. Дорослі пацієнти, які беруть участь у програмі збору аутологічної крові перед хірургічними операціями Бінокріт® вводять внутрішньовенно, попередньо завершивши процедуру здачі крові. Пацієнтам з анемією легкого ступеня (при рівні гематокриту 33–39%), які потребують >4 одиниць крові, необхідно проводити лікування препаратом Бінокріт® у дозі 600 МО/кг 2 рази на тиждень протягом 3 тижнів до хірургічного втручання. Усім пацієнтам, які отримують Бінокріт®, слід додатково призначати препарати заліза (внутрішньо у дозі 200 мг на добу) протягом усього курсу терапії. Застосування препарату заліза слід призначати до початку терапії Бінокрітом, якомога раніше, за кілька тижнів до початку збору аутологічної крові. Дорослі пацієнти, які підлягають елективній ортопедичній хірургії Бінокріт® вводять підшкірно. Рекомендована доза препарату Бінокріт - 600 МО/кг 1 раз на тиждень протягом 3 тижнів, що передують операції (за 21, 14 та 7 днів до операції), а також у день операції. Якщо передопераційний період коротший за 3 тижні, Бінокріт® слід призначати щодня у дозі 300 МО/кг 10 днів поспіль, перед хірургічним втручанням, у день операції та протягом 4 днів після неї. Якщо в передопераційний період концентрація Hb становить 15 г/дл (9,38 ммоль/л) або вище, застосування препарату слід припинити. Слід переконатися, що до початку лікування Бінокрітом у пацієнтів немає дефіциту заліза. Усі пацієнти, які отримують терапію Бінокрітом, повинні отримувати необхідну кількість двовалентного заліза (всередину 200 мг на добу) протягом усього курсу терапії. Бінокріт® — стерильний препарат, що не містить консервантів, призначений виключно для одноразового застосування. Слід вводити потрібну кількість препарату. Препарат не слід вводити у вигляді внутрішньовенної інфузії або змішувати з іншими ЛЗ. В/в ін'єкція. Тривалість ін'єкції становить 1–5 хв, залежно від загального обсягу дози. При гемодіалізі може застосовуватися болюсна ін'єкція під час процедури діалізу через зручний венозний порт діалізної лінії. Альтернативою може бути ін'єкція, зроблена в кінці процедури діалізу через фістульну голку, потім вводять 10 мл ізотонічного розчину натрію хлориду для прочистки голки та забезпечення задовільного введення препарату в кровотік. Пацієнтам з можливими температурними реакціями на внутрішньовенне введення препаратів рекомендується повільне введення препарату. П/к ін'єкція. Не слід перевищувати максимальний обсяг ін'єкції – 1 мл на одне місце введення. У разі введення великих обсягів необхідно вибирати більшу кількість місць для ін'єкцій. Ін'єкції вводять у м'яз стегна чи область передньої черевної стінки.ПередозуванняТерапевтичний діапазон препарату є широким. При передозуванні можливе виникнення симптомів, що відображають крайній рівень прояву фармакологічної дії гормону (підвищення концентрації гемоглобіну або гематокриту). При високих рівнях гемоглобіну або гематокриту можливе застосування флеботомії. За потреби призначається симптоматична терапія.Запобіжні заходи та особливі вказівкиПри призначенні препарату Бінокріт® у всіх пацієнтів необхідно перевіряти та суворо контролювати артеріальний тиск. Слід з обережністю застосовувати епоетин альфа пацієнтам з гіпертензією, якщо вони не отримують необхідне лікування, призначене лікування неадекватне або гіпертензія погано контролюється. У цьому випадку може виникнути потреба розпочати або посилити антигіпертензивну терапію, яка вже застосовувалася. Якщо нормалізувати артеріальний тиск не вдається, лікування епоетином альфа слід припинити. Бінокріт® з обережністю застосовують за наявності епілепсії та хронічної печінкової недостатності. Хворі з ХНН та онкологічні хворі повинні регулярно контролювати рівень гемоглобіну до досягнення стабільних показників та періодично після цього. Ретельний контроль рівня гемоглобіну є обов'язковим для всіх пацієнтів у зв'язку зі збільшеним потенційним ризиком тромбоемболічних ускладнень та збільшенням кількості фатальних випадків, коли пацієнти отримували лікування при рівні гемоглобіну, що перевищує встановлену норму для застосування препарату за показаннями. Під час лікування препаратом Бінокрит може спостерігатися помірне дозозалежне збільшення кількості тромбоцитів у межах норми. При продовженні курсу терапії цей показник знову знижується. Протягом перших 8 тижнів після початку лікування рекомендується регулярно контролювати кількість тромбоцитів. До початку терапії необхідно виключити інші причини виникнення анемії (дефіцит заліза, гемоліз, крововтрата, дефіцит вітаміну В12 або фолієвої кислоти). У більшості випадків рівень феритину в сироватці знижується при одночасному збільшенні гематокриту. Усі перелічені додаткові фактори анемії також слід враховувати при збільшенні дози препарату Бінокріт у хворих із новоутвореннями. У періодопераційний період необхідно ретельно стежити за всіма показниками крові. ПККА Після декількох місяців або років лікування еритропоетином із застосуванням підшкірних ін'єкцій випадки розвитку ПККА, опосередкованої через антитіла, спостерігалися дуже рідко. Якщо у пацієнтів різко знижується ефективність терапії внаслідок зменшення концентрації гемоглобіну (1-2 г/дл на місяць) на тлі збільшеної потреби в гемотрансфузіях, необхідно перевірити кількість ретикулоцитів та вивчити типові причини відсутності реакції на препарат (наприклад, дефіцит заліза, фолієвої кислоти або вітаміну В12). , інтоксикація алюмінієм, інфекції або запалення, кровотеча або гемоліз) Якщо вміст ретикулоцитів з урахуванням анемії (наприклад, ретикулоцитарний індекс) низький ( При підозрі на появу ПККА, опосередкованої через антитіла до еритропоетину, слід негайно припинити терапію Бінокрітом. Забороняється призначати будь-яку іншу терапію еритропоетин через ризик перехресної реакції. За наявності показань пацієнтам може призначатися необхідна терапія, наприклад, гемотрансфузії. У разі парадоксального зменшення концентрації гемоглобіну та розвитку тяжкої анемії внаслідок низького вмісту ретикулоцитів необхідно негайно припинити лікування епоетином та провести тест на наявність антитіл до еритропоетину. Є дані про такі прояви у хворих на гепатит С, які отримували лікування інтерфероном і рибавірином одночасно з епоетином. Епоетин не призначений для лікування анемії, зумовленої гепатитом. Хворі з ХНН Дані імуногенності при підшкірному введенні препарату Бінокріт® пацієнтам з ризиком розвитку ПККА, опосередкованої через антитіла, наприклад, з нирковою анемією, обмежені. Внаслідок цього пацієнтам з нирковою анемією препарат повинен вводитися внутрішньовенно. З метою мінімізації ризиків посилення гіпертензії для пацієнтів з хронічною нирковою недостатністю швидкість підвищення гемоглобіну повинна становити приблизно 1 г/дл (0,62 ммоль/л) на місяць і не повинна перевищувати 2 г/дл (1,25 ммоль/л) на місяць. У пацієнтів з ХНН концентрація гемоглобіну на підтримуючій стадії лікування не повинна перевищувати ВГН, рекомендовану в розділі «Спосіб застосування та дози». Результати клінічних досліджень показали збільшення ризику фатальних результатів та тяжких серцево-судинних розладів при введенні еритропоезстимулюючих препаратів з метою збільшення концентрації гемоглобіну більше 12 г/дл (7,5 ммоль/л). При проведенні клінічних досліджень у контрольованих умовах не виявлено значних переваг, пов'язаних із застосуванням епоетинів на тлі збільшення концентрації гемоглобіну вище за рівень, необхідний для контролю симптомів анемії та попередження гемотрансфузій. У пацієнтів на гемодіалізі спостерігалися випадки тромбозів шунту, зокрема при схильності до гіпотонії або внаслідок формування артеріовенозних фістул (наприклад, стенозу, аневризми тощо). Таким пацієнтам рекомендується рання корекція шунту та профілактика тромбозу, наприклад, за допомогою ацетилсаліцилової кислоти. В окремих випадках спостерігалась гіперкаліємія. Лікування анемії може призводити до підвищення апетиту та збільшення потреби в калії та білку. Періодично слід коригувати схему проведення діалізу з метою підтримки необхідних показників сечовини, креатиніну та калію. У пацієнтів з хронічною нирковою недостатністю необхідно перевіряти вміст електролітів у сироватці крові. При виявленні підвищеного (або підвищується) рівня сироваткового калію слід оцінити доцільність відміни лікування епоетином альфа до нормалізації рівня калію. Під час лікування епоетином альфа часто потрібне підвищення дози гепарину при проведенні гемодіалізу внаслідок збільшення гематокритного числа. Якщо гепаринізація не може бути максимально ефективною, може знадобитися скасування схеми процедур діалізу. Згідно з наявними даними, лікування анемії епоетином альфа у дорослих хворих з нирковою недостатністю, яким ще не проводиться діаліз, не викликає прогресування ниркової недостатності. Дорослі онкологічні хворі з симптоматичною анемією, які проходять курс хіміотерапії У деяких клінічних ситуаціях для лікування анемії у пацієнтів з онкологічними захворюваннями слід застосовувати переливання крові. Рішення про призначення рекомбінантних еритропоетинів необхідно приймати з огляду на співвідношення користі та можливих ризиків для кожного пацієнта індивідуально та особливості клінічної ситуації. Слід враховувати такі фактори: тип та стадія розвитку новоутворення; ступінь анемії; очікувана тривалість життя; обстановка, у якій пацієнт проходитиме лікування; побажання самого пацієнта. При оцінці доцільності терапії епоетином альфа (ризик переливання крові для пацієнта) у онкологічних хворих, які отримують хіміотерапію, необхідно враховувати затримку у 2-3 тижні після введення епоетину альфа до утворення еритроцитів на фоні стимуляції еритропоетином. З метою мінімізації ризику розвитку тромботичних явищ необхідно стежити, щоб рівень гемоглобіну та швидкість його збільшення не перевищували допустимих показників. Внаслідок збільшення кількості випадків венозних тромботичних ускладнень у онкологічних хворих, які отримують еритропоезстимулюючі препарати, слід ретельно оцінювати такий ризик та користь від лікування епоетином альфа, особливо у онкологічних хворих з підвищеним ризиком розвитку венозних тромботичних ускладнень, наприклад на тлі ожиріння. анамнезі (в т.ч. глибокого венозного тромбозу або тромбоемболії легеневої артерії). Дорослі пацієнти, які беруть участь у програмі збору аутологічної крові перед хірургічними операціями Необхідно дотримуватися всіх особливих запобіжних заходів, що стосуються проведення програм зі збору аутологічної крові, особливо при регулярних переливаннях крові. Пацієнти, які підлягають елективній ортопедичній хірургії Для пацієнтів, які підлягають елективній ортопедичній хірургії, необхідно встановити причину анемії та по можливості вилікувати анемію перед початком терапії епоетином альфа. У таких пацієнтів може виникати ризик розвитку тромботичних явищ, який слід ретельно оцінювати при призначенні лікування хворих даної групи. Пацієнти, що підлягають елективній ортопедичній хірургії, повинні отримувати адекватну антитромботичну профілактику у зв'язку з наявністю ризику розвитку венозних тромботичних ускладнень у хірургічних хворих, особливо у хворих на серцево-судинні захворювання. Крім того, необхідно дотримуватися особливих запобіжних заходів у пацієнтів зі схильністю до розвитку тромбозу глибоких вен кінцівок. У пацієнтів із початковим рівнем гемоглобіну >13 г/дл (>8,1 ммоль/л) підвищений ризик післяопераційних тромботичних/венозних ускладнень. Внаслідок цього препарат не слід призначати пацієнтам з початковим рівнем гемоглобіну >13 г/дл (>8,1 ммоль/л). Допоміжні речовини Даний лікарський препарат містить менше 1 ммоль натрію (23 мг) в попередньо попередньо заповненому шприці, тобто. практично не містить натрію. Вплив на здатність керувати транспортними засобами та механізмами. Бінокріт® не впливає на здатність керувати автотранспортом або працювати з механізмами.Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему
7 530,00 грн
668,00 грн
Склад, форма випуску та упаковкаРозчин 336 мкг/мл. - 1 доза: Активна речовина: Епоетин альфа – 30000 ME (252 мкг) 1; допоміжні речовини: натрію дигідрофосфату дигідрат - 1,05 мг; натрію гідрофосфату дигідрат – 2,13 мг; натрію хлорид – 3,29 мг; гліцин – 3,75 мг; полісорбат-80 – 0,23 мг; хлористоводнева кислота – 0,053 мг2; натрію гідроксид – 0,053 мг2; вода для ін'єкцій – до 0,75 мл. 11 мг епоетину альфа відповідає 120000 ME. 2 Додається при необхідності регулювання pH розчину (максимальна кількість, що відповідає 0,1 М розчину речовини). По 0,5 мл (1000 ME) або 1 мл (2000 ME) розчину для внутрішньовенного та підшкірного введення 16,8 мкг/мл, 0,3 мл (3000 ME), 0,4 мл (4000 ME), 0,5 мл (5000 ME), 0,6 мл (6000 ME), 0,8 мл (8000 ME) або 1 мл (10000 ME) розчину для внутрішньовенного та підшкірного введення 84 мкг/мл, 0,5 мл (20000 ME), 0,75 мл (30000 ME) або 1 мл (40000 ME) розчину для внутрішньовенного та підшкірного введення 336 мкг/мл у однодозових градуйованих (з ціною поділу 0,1 мл) шприцах із прозорого безбарвного боросилікатного скла типу I (Євр. ), забезпечених шток-поршнем з поліпропілену з бромбутилкаучуковим ущільнювачем, покритим фторполімером, та ін'єкційною голкою з нержавіючої сталі 27 G х 1/2 з гумовим безлатексним захисним ковпачком та зовнішнім ковпачком з поліпропілену (для запобігання)а також спеціальним ковпачком безпеки для голки після проведеної ін'єкції (для попередження травмування внаслідок уколу голкою з необережності) або без такого. По 1 або 3 шприци поміщають у контурну упаковку з прозорого безбарвного листового пластику (корекс) і запечатують прозорою плівкою. По 1 корексу з 1 шприцом або по 2 корекси з 3 шприцами разом з інструкцією із застосування поміщають у картонну пачку.Опис лікарської формиПрозорий безбарвний розчин.Фармакотерапевтична групаГемопоетичний.ФармакокінетикаВ/в введення T1/2 епоетину альфа після багаторазового внутрішньовенного введення становить близько 4 годин у здорових добровольців і близько 5 годин – у хворих з хронічною нирковою недостатністю. У дітей T1/2 епоетин альфа становить близько 6 год. П/до введення При підшкірному введенні концентрація епоетину альфа у плазмі визначається значно нижче, ніж при внутрішньовенному введенні, Tmax епоетину альфа у плазмі становить близько 12-18 годин після введення. Cmax епоетину альфа при підшкірному введенні становить лише 1/20 частина концентрації при внутрішньовенному введенні. Препарат не має здатності до кумуляції - концентрація епоетину альфа в плазмі крові через 24 години після першої ін'єкції визначається такою ж, як через 24 години після останньої ін'єкції. При підшкірному введенні T1/2 епоетину альфа визначити складно, він становить близько 24 год. Біодоступність епоетину альфа при підшкірному введенні значно нижче, ніж при його внутрішньовенному введенні, і становить близько 20%.ФармакодинамікаЕритропоетин є глікопротеїном, який стимулює еритропоез, активує мітоз і дозрівання еритроцитів з клітин-попередників еритроцитарного ряду. Молекулярна маса еритропоетину - близько 32000-40000 Так. Білкова фракція становить близько 58% молекулярної маси та включає 165 амінокислот. Чотири вуглеводневі ланцюги пов'язані з білком трьома N-глікозидними зв'язками та одним О-глікозидним зв'язком. Епоетин альфа, що отримується з використанням генно-інженерної технології, є очищеним глікопротеїном, за амінокислотним і вуглеводним складом він ідентичний еритропоетину людини, що виділяється з сечі у хворих при анемії. Бінокріт має максимально високий ступінь очищення відповідно до сучасних технологічних можливостей. Зокрема, при кількісному аналізі активної речовини препарату Бінокрит не визначаються навіть слідові кількості клітинних ліній, на яких здійснюється виробництво препарату. Біологічна активність епоетину альфа підтверджена в експерименті in vivo (дослідження проводили на здорових щурах та щурах з анемією, а також на мишах з поліцитемією). Після введення епоетину альфа кількість еритроцитів, ретикулоцитів, концентрація гемоглобіну та швидкість поглинання 59Fe зростають. У дослідженнях in vitro при інкубації з епоетином альфа було виявлено посилення інкорпорації 3Н-тимідину в еритроїдних клітинах селезінки ядросодержащих (у культурі клітин селезінки миші). Дослідження на культурі клітин кісткового мозку людини показали, що епоетин альфа специфічно стимулює еритропоез і не впливає на лейкопоезу. Цитотоксична дія еритропоетину на клітини кісткового мозку людини не виявлена. Еритропоетин є фактором зростання, який здебільшого стимулює утворення еритроцитів. Рецептори до еритропоетину можуть бути присутніми на поверхні різних пухлинних клітин. Введення епоетину альфа супроводжується підвищенням гемоглобіну, гематокриту, сироваткового заліза, сприяє покращенню кровопостачання тканин та роботи серця. Найбільш значущий ефект епоетину альфа відзначений при анеміях, зумовлених хронічною нирковою недостатністю (ХНН), а також розвинених у хворих із низкою злоякісних новоутворень та системних захворювань.Показання до застосуванняанемія у дорослих та дітей, зумовлена хронічною нирковою недостатністю, у т.ч.: анемія внаслідок хронічної ниркової недостатності у дітей та дорослих на гемодіалізі, а також у дорослих на перитонеальному діалізі; тяжка анемія ниркового генезу, що супроводжується клінічними симптомами у дорослих із нирковою недостатністю, яким ще не проводили гемодіаліз; лікування анемії та зменшення потреби у проведенні переливання крові у дорослих, які отримують лікування хіміотерапевтичними препаратами з приводу солідних новоутворень, злоякісної лімфоми або множинної мієломи, а також у осіб з високим ризиком ускладнень гемотрансфузій, обумовленим загальним тяжким станом. якщо анемія відзначалася і на початок хіміотерапії); з метою підвищення ефективності переливання аутологічної крові в рамках передепозитної програми збору крові перед хірургічними операціями у хворих з рівнем гематокриту, рівним 33–39%, для полегшення збору аутологічної крові та зменшення ризику, пов'язаного з використанням алогенних гемотрансфузій, якщо очікувана кількість, яку можна одержати методом аутологічного збору без застосування епоетину альфа. Лікування показано пацієнтам при помірно вираженій анемії (при концентрації гемоглобіну 10-13 г/дл або 6,2-8,1 ммоль/л), без дефіциту заліза, якщо передбачається значна крововтрата, а також при широких хірургічних втручаннях, коли може знадобитися великий обсяг крові, що переливається (5 і більше обсягів у чоловіків і 4 або більше - у жінок); з метою зменшення ступеня ризику при аллогенному переливанні крові у дорослих, які не мають дефіциту заліза, перед елективною ортопедичною операцією за наявності високого ризику ускладнень при проведенні гемотрансфузій. Застосування препарату обмежене лише у хворих з помірно вираженою анемією (наприклад при концентрації гемоглобіну 1013 г/дл), у тому випадку, якщо вони не включені до програми збору аутологічної крові перед операцією з очікуваною крововтратою від 900 до 1800 мл; анемія у ВІЛ-інфікованих пацієнтів, які отримують терапію зидовудином, при рівні ендогенного еритропоетину менше 500 МО/мл.Протипоказання до застосуванняпідвищена чутливість до діючої речовини та допоміжних речовин, що входять до складу препарату; парціальна червоноклітинна аплазія (ПККА), що виникла після лікування еритропоетином; неконтрольована артеріальна гіпертензія; пацієнти, які з будь-яких причин не можуть отримувати ефективне лікування для профілактики тромбозів; інфаркт міокарда або інсульт, що відбулися протягом 1 місяця до планованого лікування; нестабільна стенокардія; пацієнти з високим ризиком тромбозу глибоких вен та тромбоемболічною хворобою в анамнезі (у рамках підвищення ефективності переливання аутологічної крові); тяжка поразка коронарних, периферичних артерій, сонних артерій, а також судин головного мозку, в т.ч. у пацієнтів, які нещодавно перенесли інфаркт міокарда або інсульт (в рамках передепозитної програми збору крові перед великою хірургічною операцією та не беруть участь у програмі переливання аутологічної крові). З обережністю: злоякісні новоутворення, епілептичний синдром (в т. ч. в анамнезі), хронічна ниркова та печінкова недостатність, тромбоцитоз, тромбоз (в анамнезі), гостра крововтрата, серповидно-клітинна анемія, гемолітична анемія, залізо-, стану.Вагітність та лактаціяНалежні контрольовані дослідження застосування епоетину альфа жінками під час вагітності не проводились. За результатами досліджень на тваринах виявлено репродуктивну токсичність. Внаслідок цього пацієнткам з хронічною нирковою недостатністю слід застосовувати Бінокріт® під час вагітності, тільки якщо передбачувана користь для матері значно перевищує ризик для плода. Застосування епоетину альфа не рекомендовано у період вагітності або лактації у хворих, які беруть участь у програмі збирання аутологічної крові перед хірургічною операцією.Побічна діяНаведені нижче побічні ефекти розподілені відповідно до класифікації органів та систем та за частотою народження: дуже часто (≥1/10); часто (≥1/100– З боку крові та лімфатичної системи: нечасто – тромбоцитемія (у хворих зі злоякісними новоутвореннями); частота невідома - ПККА, опосередкована через антитіла, тромбоцитемія (у хворих на ХНН). З боку імунної системи: частота невідома – анафілактична реакція, підвищена чутливість. З боку нервової системи: дуже часто – головний біль (у хворих із злоякісними новоутвореннями); часто - судоми (у хворих з ХНН), головний біль (у хворих з ХНН); нечасто - геморагічний інсульт, судоми (у хворих із злоякісними новоутвореннями); частота невідома – інсульт, гіпертонічна енцефалопатія, транзиторні ішемічні атаки. З боку органу зору: частота невідома – тромбоз сітківки. З боку ССС: часто – тромбоз глибоких вен нижніх кінцівок (у хворих із злоякісними новоутвореннями); підвищення АТ; частота невідома - тромбоз глибоких вен нижніх кінцівок (у хворих на ХНН), артеріальний тромбоз, гіпертонічний криз. З боку органів дихання: часто – тромбоемболія легеневої артерії (у хворих на злоякісні новоутворення); частота невідома - тромбоемболія легеневої артерії (у хворих з ХНН). З боку шлунково-кишкового тракту: дуже часто – нудота; часто – діарея (у хворих із новоутвореннями), блювання; нечасто - діарея (у хворих з хронічною нирковою недостатністю). З боку шкіри та її придатків: часто - шкірний висип; частота невідома – ангіоневротичний набряк, кропив'янка. З боку кістково-м'язової системи: дуже часто – артралгія (при ХНН); часто - артралгія (у хворих зі злоякісними новоутвореннями); нечасто - міалгія (у хворих зі злоякісними новоутвореннями); частота невідома - міалгія (при ХНН). Вроджені, сімейні/генетичні порушення: частота невідома – порфірія. З боку організму загалом: дуже часто – гіпертермія (у хворих із злоякісними новоутвореннями); грипоподібний стан (при ХНН); часто - грипоподібний стан (у хворих із злоякісними новоутвореннями); частота невідома - неефективність препарату, периферичні набряки, гіпертермія (при хронічній нирковій недостатності), реакції в місці введення. Лабораторні показники: частота невідома – антитіла до еритропоетину. Інші: часто - тромбоз шунт діалізного обладнання (у хворих з ХНН).Взаємодія з лікарськими засобамиДаних щодо взаємодії епоетину альфа з іншими ЛЗ немає. Однак при одночасному застосуванні з циклоспорином можлива взаємодія, оскільки препарат зв'язується з еритроцитами. Якщо лікування Бінокрітом проводиться одночасно з циклоспорином, необхідно контролювати концентрацію циклоспорину в залежності від ступеня підвищення гематокриту. Немає даних про взаємодію між епоетином альфа та гранулоцитарним колонієстимулюючим фактором (Г-КСФ) або гранулоцитарно-моноцитарним колонієстимулюючим фактором (ГМ-КСФ). Щоб уникнути несумісності або зниження активності, не рекомендується змішувати з розчинами та іншими лікарськими засобами.Спосіб застосування та дозиВ/в, п/к. Лікування препаратом Бінокріт® повинно проводитися під контролем лікаря-фахівця, який має відповідну кваліфікацію та досвід лікування хворих, яким показана терапія препаратами – стимуляторами еритропоезу. Дози Лікування симптоматичної анемії у дорослих та дітей з ХНН: Бінокріт® у хворих на ХНН вводять внутрішньовенно. У зв'язку з тим, що клінічні прояви анемії та залишкові явища можуть різнитися залежно від віку, статі та загальної тяжкості захворювання, проводять індивідуальну оцінку стану кожного хворого. Цільовий рівень концентрації гемоглобіну становить 10-12 г/дл (6,2-7,5 ммоль/л) у дорослих та 9,5-11 г/дл (5,9-6,8 ммоль/л) у дітей. Не рекомендується тривале підвищення концентрації гемоглобіну більше ніж 12 г/дл (7,5 ммоль/л). Якщо концентрація гемоглобіну підвищується на понад 2 г/дл (1,25 ммоль/л) на місяць або протягом тривалого часу перевищує 12 г/дл (7,5 ммоль/л), необхідно зменшити дозу препарату Бінокріт на 25%. Якщо концентрація гемоглобіну перевищує 13 г/дл (8,1 ммоль/л), необхідно припинити лікування до зниження гемоглобіну до 12 г/дл (7,5 ммоль/л) і відновити терапію препаратом Бінокріт®, зменшивши початкову дозу на 25%. . Внаслідок міжіндивідуальної варіабельності, концентрація гемоглобіну може виявитися вищою або нижчою за оптимальне (цільове) значення. Лікування слід призначати таким чином, щоб мінімально ефективна доза препарату Бінокріт забезпечувала необхідний контроль гемоглобіну та клінічних проявів захворювання. До початку лікування та в період лікування слід контролювати концентрацію заліза у плазмі крові, за необхідності призначають додатково препарати заліза. Дорослі пацієнти, які отримують гемодіаліз Лікування проводиться у два етапи. Етап корекції. В/в вводять Бінокріт у дозі 50 МО/кг 3 рази на тиждень. При необхідності дозу коригують поступово протягом 4 тижнів. Збільшення або зменшення дози не більше 25 МО/кг 3 рази на тиждень. Етап підтримуючої терапії. Корекція дози з метою підтримки необхідного рівня гемоглобіну 10-12 г/дл (6,2-7,5 ммоль/л). Рекомендована сумарна щотижнева доза препарату Бінокріт - від 75 до 300 МО/кг, вводять внутрішньовенно по 25-100 МО/кг 3 рази на тиждень. У хворих з тяжкою анемією (гемоглобін Застосування у дітей, які отримують гемодіаліз Лікування проводиться у два етапи. Етап корекції. В/в вводять Бінокріт у дозі 50 МО/кг 3 рази на тиждень. При необхідності дозу коригують поступово протягом 4 тижнів. Збільшення або зменшення дози не більше 25 МО/кг 3 рази на тиждень. Етап підтримуючої терапії. Корекція дози з метою підтримки необхідного рівня гемоглобіну 9,5-11 г/дл (5,9-6,8 ммоль/л). У більшості випадків у дітей з масою тіла менше 30 кг необхідно застосовувати вищі підтримуючі дози, ніж у дітей з вищою масою тіла та дорослих. У дітей з тяжкою анемією (гемоглобін6,8 г/дл або >4,25 ммоль/л). Дорослі хворі, які отримують перитонеальний діаліз Лікування проводиться у два етапи. Етап корекції. Початкова доза 50 МО/кг 2 рази на тиждень внутрішньовенно. Етап підтримуючої терапії. Корекція дози з метою підтримки необхідного рівня гемоглобіну 10-12 г/дл (6,2-7,5 ммоль/л). Підтримуюча доза становить від 25 до 50 МО/кг 2 рази на тиждень, 2 рівні ін'єкції. Дорослі з нирковою недостатністю, яким не проводився діаліз Лікування проводиться у два етапи. Етап корекції. Початкова доза становить 50 МО/кг 3 рази на тиждень внутрішньовенно з подальшим збільшенням при необхідності на 25 МО/кг (3 рази на тиждень) до досягнення цільової дози (збільшувати дозу слід поступово, як мінімум, протягом 4 тижнів). Етап підтримуючої терапії. Корекція дози з метою підтримки необхідного рівня гемоглобіну 10-12 г/дл (6,2-7,5 ммоль/л). Підтримуюча доза становить від 17 до 33 МО/кг 3 рази на тиждень внутрішньовенно. Максимальна доза не повинна перевищувати 200 МО/кг тричі на тиждень. Лікування анемії у хворих після хіміотерапії Препарат Бінокріт® вводять підшкірно (при концентрації гемоглобіну 12 г/дл (7,5 ммоль/л); рекомендації з коригування дози в подібних випадках наведені нижче). Лікування слід призначати таким чином, щоб мінімально ефективна доза епоетину альфа забезпечувала необхідний контроль симптомів анемії. Терапію препаратом Бінокріт слід продовжувати протягом 1 місяця після завершення курсу хіміотерапії. Початкова доза препарату становить 150 МО/кг, вводиться підшкірно 3 рази на тиждень. Можливе альтернативне застосування препарату у дозі 450 МО/кг підшкірно 1 раз на тиждень. У разі підвищення концентрації гемоглобіну мінімум на 1 г/дл (>0,62 ммоль/л) або збільшення кількості ретикулоцитів ≥40000 клітин/мкл щодо початкових показників через 4 тижні лікування доза препарату становить 150 МО/кг 3 рази на тиждень або 450 МО / кг 1 разів на тиждень і залишається без змін. При підвищенні концентрації гемоглобіну на Коригування дози для підтримки концентрації гемоглобіну в межах 10-12 г/дл Якщо концентрація гемоглобіну підвищується на понад 2 г/дл (1,25 ммоль/л) на місяць або рівень гемоглобіну перевищує 12 г/дл (7,5 ммоль/л), необхідно скоротити дозу препарату на 25-50%. Якщо концентрація гемоглобіну перевищує 13 г/дл (8,1 ммоль/л), необхідно припинити лікування до зниження значення до 12 г/дл (7,5 ммоль/л), а потім відновити терапію епоетином альфа, зменшивши початкову дозу на 25 %. Дорослі пацієнти, які беруть участь у програмі збору аутологічної крові перед хірургічними операціями Бінокріт® вводять внутрішньовенно, попередньо завершивши процедуру здачі крові. Пацієнтам з анемією легкого ступеня (при рівні гематокриту 33–39%), які потребують >4 одиниць крові, необхідно проводити лікування препаратом Бінокріт® у дозі 600 МО/кг 2 рази на тиждень протягом 3 тижнів до хірургічного втручання. Усім пацієнтам, які отримують Бінокріт®, слід додатково призначати препарати заліза (внутрішньо у дозі 200 мг на добу) протягом усього курсу терапії. Застосування препарату заліза слід призначати до початку терапії Бінокрітом, якомога раніше, за кілька тижнів до початку збору аутологічної крові. Дорослі пацієнти, які підлягають елективній ортопедичній хірургії Бінокріт® вводять підшкірно. Рекомендована доза препарату Бінокріт - 600 МО/кг 1 раз на тиждень протягом 3 тижнів, що передують операції (за 21, 14 та 7 днів до операції), а також у день операції. Якщо передопераційний період коротший за 3 тижні, Бінокріт® слід призначати щодня у дозі 300 МО/кг 10 днів поспіль, перед хірургічним втручанням, у день операції та протягом 4 днів після неї. Якщо у передопераційний період концентрація Hb становить 15 г/дл (9,38 ммоль/л) або вище, застосування препарату слід припинити. Слід переконатися, що до початку лікування Бінокрітом у пацієнтів немає дефіциту заліза. Усі пацієнти, які отримують терапію Бінокрітом, повинні отримувати необхідну кількість двовалентного заліза (всередину 200 мг на добу) протягом усього курсу терапії. Бінокріт® — стерильний препарат, що не містить консервантів, призначений виключно для одноразового застосування. Слід вводити потрібну кількість препарату. Препарат не слід вводити у вигляді внутрішньовенної інфузії або змішувати з іншими ЛЗ. В/в ін'єкція. Тривалість ін'єкції становить 1–5 хв, залежно від загального обсягу дози. При гемодіалізі може застосовуватися болюсна ін'єкція під час процедури діалізу через зручний венозний порт діалізної лінії. Альтернативою може бути ін'єкція, зроблена в кінці процедури діалізу через фістульну голку, потім вводять 10 мл ізотонічного розчину натрію хлориду для прочистки голки та забезпечення задовільного введення препарату в кровотік. Пацієнтам з можливими температурними реакціями на внутрішньовенне введення препаратів рекомендується повільне введення препарату. П/к ін'єкція. Не слід перевищувати максимальний обсяг ін'єкції – 1 мл на одне місце введення. У разі введення великих обсягів необхідно вибирати більшу кількість місць для ін'єкцій. Ін'єкції вводять у м'яз стегна чи область передньої черевної стінки.ПередозуванняТерапевтичний діапазон препарату є широким. При передозуванні можливе виникнення симптомів, що відображають крайній рівень прояву фармакологічної дії гормону (підвищення концентрації гемоглобіну або гематокриту). При високих рівнях гемоглобіну або гематокриту можливе застосування флеботомії. За потреби призначається симптоматична терапія.Запобіжні заходи та особливі вказівкиПри призначенні препарату Бінокріт® у всіх пацієнтів необхідно перевіряти та суворо контролювати артеріальний тиск. Слід з обережністю застосовувати епоетин альфа пацієнтам з гіпертензією, якщо вони не отримують необхідне лікування, призначене лікування неадекватне або гіпертензія погано контролюється. У цьому випадку може виникнути потреба розпочати або посилити антигіпертензивну терапію, яка вже застосовувалася. Якщо нормалізувати артеріальний тиск не вдається, лікування епоетином альфа слід припинити. Бінокріт® з обережністю застосовують за наявності епілепсії та хронічної печінкової недостатності. Хворі з ХНН та онкологічні хворі повинні регулярно контролювати рівень гемоглобіну до досягнення стабільних показників та періодично після цього. Ретельний контроль рівня гемоглобіну є обов'язковим для всіх пацієнтів у зв'язку зі збільшеним потенційним ризиком тромбоемболічних ускладнень та збільшенням кількості фатальних випадків, коли пацієнти отримували лікування при рівні гемоглобіну, що перевищує встановлену норму для застосування препарату за показаннями. Під час лікування препаратом Бінокрит може спостерігатися помірне дозозалежне збільшення кількості тромбоцитів у межах норми. При продовженні курсу терапії цей показник знову знижується. Протягом перших 8 тижнів після початку лікування рекомендується регулярно контролювати кількість тромбоцитів. До початку терапії необхідно виключити інші причини виникнення анемії (дефіцит заліза, гемоліз, крововтрата, дефіцит вітаміну В12 або фолієвої кислоти). У більшості випадків рівень феритину в сироватці знижується при одночасному збільшенні гематокриту. Усі перелічені додаткові фактори анемії також слід враховувати при збільшенні дози препарату Бінокріт у хворих із новоутвореннями. У періодопераційний період необхідно ретельно стежити за всіма показниками крові. ПККА Після декількох місяців або років лікування еритропоетином із застосуванням підшкірних ін'єкцій випадки розвитку ПККА, опосередкованої через антитіла, спостерігалися дуже рідко. Якщо у пацієнтів різко знижується ефективність терапії внаслідок зменшення концентрації гемоглобіну (1-2 г/дл на місяць) на тлі збільшеної потреби в гемотрансфузіях, необхідно перевірити кількість ретикулоцитів та вивчити типові причини відсутності реакції на препарат (наприклад, дефіцит заліза, фолієвої кислоти або вітаміну В12). , інтоксикація алюмінієм, інфекції або запалення, кровотеча або гемоліз) Якщо вміст ретикулоцитів з урахуванням анемії (наприклад, ретикулоцитарний індекс) низький ( При підозрі на появу ПККА, опосередкованої через антитіла до еритропоетину, слід негайно припинити терапію Бінокрітом. Забороняється призначати будь-яку іншу терапію еритропоетин через ризик перехресної реакції. За наявності показань пацієнтам може призначатися необхідна терапія, наприклад, гемотрансфузії. У разі парадоксального зменшення концентрації гемоглобіну та розвитку тяжкої анемії внаслідок низького вмісту ретикулоцитів необхідно негайно припинити лікування епоетином та провести тест на наявність антитіл до еритропоетину. Є дані про такі прояви у хворих на гепатит С, які отримували лікування інтерфероном і рибавірином одночасно з епоетином. Епоетин не призначений для лікування анемії, зумовленої гепатитом. Хворі з ХНН Дані імуногенності при підшкірному введенні препарату Бінокріт® пацієнтам з ризиком розвитку ПККА, опосередкованої через антитіла, наприклад, з нирковою анемією, обмежені. Внаслідок цього пацієнтам з нирковою анемією препарат повинен вводитися внутрішньовенно. З метою мінімізації ризиків посилення гіпертензії для пацієнтів з хронічною нирковою недостатністю швидкість підвищення гемоглобіну повинна становити приблизно 1 г/дл (0,62 ммоль/л) на місяць і не повинна перевищувати 2 г/дл (1,25 ммоль/л) на місяць. У пацієнтів з ХНН концентрація гемоглобіну на підтримуючій стадії лікування не повинна перевищувати ВГН, рекомендовану в розділі «Спосіб застосування та дози». Результати клінічних досліджень показали збільшення ризику фатальних результатів та тяжких серцево-судинних розладів при введенні еритропоезстимулюючих препаратів з метою збільшення концентрації гемоглобіну більше 12 г/дл (7,5 ммоль/л). При проведенні клінічних досліджень у контрольованих умовах не виявлено значних переваг, пов'язаних із застосуванням епоетинів на тлі збільшення концентрації гемоглобіну вище за рівень, необхідний для контролю симптомів анемії та попередження гемотрансфузій. У пацієнтів на гемодіалізі спостерігалися випадки тромбозів шунту, зокрема при схильності до гіпотонії або внаслідок формування артеріовенозних фістул (наприклад, стенозу, аневризми тощо). Таким пацієнтам рекомендується рання корекція шунту та профілактика тромбозу, наприклад, за допомогою ацетилсаліцилової кислоти. В окремих випадках спостерігалась гіперкаліємія. Лікування анемії може призводити до підвищення апетиту та збільшення потреби в калії та білку. Періодично слід коригувати схему проведення діалізу з метою підтримки необхідних показників сечовини, креатиніну та калію. У пацієнтів з хронічною нирковою недостатністю необхідно перевіряти вміст електролітів у сироватці крові. При виявленні підвищеного (або підвищується) рівня сироваткового калію слід оцінити доцільність відміни лікування епоетином альфа до нормалізації рівня калію. Під час лікування епоетином альфа часто потрібне підвищення дози гепарину при проведенні гемодіалізу внаслідок збільшення гематокритного числа. Якщо гепаринізація не може бути максимально ефективною, може знадобитися скасування схеми процедур діалізу. Згідно з наявними даними, лікування анемії епоетином альфа у дорослих хворих з нирковою недостатністю, яким ще не проводиться діаліз, не викликає прогресування ниркової недостатності. Дорослі онкологічні хворі з симптоматичною анемією, які проходять курс хіміотерапії У деяких клінічних ситуаціях для лікування анемії у пацієнтів з онкологічними захворюваннями слід застосовувати переливання крові. Рішення про призначення рекомбінантних еритропоетинів необхідно приймати з огляду на співвідношення користі та можливих ризиків для кожного пацієнта індивідуально та особливості клінічної ситуації. Слід враховувати такі фактори: тип та стадія розвитку новоутворення; ступінь анемії; очікувана тривалість життя; обстановка, у якій пацієнт проходитиме лікування; побажання самого пацієнта. При оцінці доцільності терапії епоетином альфа (ризик переливання крові для пацієнта) у онкологічних хворих, які отримують хіміотерапію, необхідно враховувати затримку у 2-3 тижні після введення епоетину альфа до утворення еритроцитів на фоні стимуляції еритропоетином. З метою мінімізації ризику розвитку тромботичних явищ необхідно стежити, щоб рівень гемоглобіну та швидкість його збільшення не перевищували допустимих показників. Внаслідок збільшення кількості випадків венозних тромботичних ускладнень у онкологічних хворих, які отримують еритропоезстимулюючі препарати, слід ретельно оцінювати такий ризик та користь від лікування епоетином альфа, особливо у онкологічних хворих з підвищеним ризиком розвитку венозних тромботичних ускладнень, наприклад на тлі ожиріння. анамнезі (в т.ч. глибокого венозного тромбозу або тромбоемболії легеневої артерії). Дорослі пацієнти, які беруть участь у програмі збору аутологічної крові перед хірургічними операціями Необхідно дотримуватися всіх особливих запобіжних заходів, що стосуються проведення програм зі збору аутологічної крові, особливо при регулярних переливаннях крові. Пацієнти, які підлягають елективній ортопедичній хірургії Для пацієнтів, які підлягають елективній ортопедичній хірургії, необхідно встановити причину анемії та по можливості вилікувати анемію перед початком терапії епоетином альфа. У таких пацієнтів може виникати ризик розвитку тромботичних явищ, який слід ретельно оцінювати при призначенні лікування хворих даної групи. Пацієнти, що підлягають елективній ортопедичній хірургії, повинні отримувати адекватну антитромботичну профілактику у зв'язку з наявністю ризику розвитку венозних тромботичних ускладнень у хірургічних хворих, особливо у хворих на серцево-судинні захворювання. Крім того, необхідно дотримуватися особливих запобіжних заходів у пацієнтів зі схильністю до розвитку тромбозу глибоких вен кінцівок. У пацієнтів із початковим рівнем гемоглобіну >13 г/дл (>8,1 ммоль/л) підвищений ризик післяопераційних тромботичних/венозних ускладнень. Внаслідок цього препарат не слід призначати пацієнтам з початковим рівнем гемоглобіну >13 г/дл (>8,1 ммоль/л). Допоміжні речовини Даний лікарський препарат містить менше 1 ммоль натрію (23 мг) в попередньо попередньо заповненому шприці, тобто. практично не містить натрію. Вплив на здатність керувати транспортними засобами та механізмами. Бінокріт® не впливає на здатність керувати автотранспортом або працювати з механізмами.Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему
3 306,00 грн
324,00 грн
Склад, форма випуску та упаковкаРозчин 84 мкг/мл. - 1 доза: Активна речовина: Епоетин альфа – 3000 ME (25,2 мкг) 1; допоміжні речовини: натрію дигідрофосфату дигідрат - 0,42 мг; натрію гідрофосфату дигідрат – 0,852 мг; натрію хлорид – 1,314 мг; гліцин – 1,5 мг; полісорбат-80 – 0,09 мг; хлористоводнева кислота – 0,021 мг2; натрію гідроксид - 0,021 мг2; вода для ін'єкцій – до 0,3 мл. 11 мг епоетину альфа відповідає 120000 ME. 2 Додається при необхідності регулювання pH розчину (максимальна кількість, що відповідає 0,1 М розчину речовини). По 0,5 мл (1000 ME) або 1 мл (2000 ME) розчину для внутрішньовенного та підшкірного введення 16,8 мкг/мл, 0,3 мл (3000 ME), 0,4 мл (4000 ME), 0,5 мл (5000 ME), 0,6 мл (6000 ME), 0,8 мл (8000 ME) або 1 мл (10000 ME) розчину для внутрішньовенного та підшкірного введення 84 мкг/мл, 0,5 мл (20000 ME), 0,75 мл (30000 ME) або 1 мл (40000 ME) розчину для внутрішньовенного та підшкірного введення 336 мкг/мл у однодозових градуйованих (з ціною поділу 0,1 мл) шприцах із прозорого безбарвного боросилікатного скла типу I (Євр. ), забезпечених шток-поршнем з поліпропілену з бромбутилкаучуковим ущільнювачем, покритим фторполімером, та ін'єкційною голкою з нержавіючої сталі 27 G х 1/2 з гумовим безлатексним захисним ковпачком та зовнішнім ковпачком з поліпропілену (для запобігання)а також спеціальним ковпачком безпеки для голки після проведеної ін'єкції (для попередження травмування внаслідок уколу голкою з необережності) або без такого. По 1 або 3 шприци поміщають у контурну упаковку з прозорого безбарвного листового пластику (корекс) і запечатують прозорою плівкою. По 1 корексу з 1 шприцом або по 2 корекси з 3 шприцами разом з інструкцією із застосування поміщають у картонну пачку.Опис лікарської формиПрозорий безбарвний розчин.Фармакотерапевтична групаГемопоетичний.ФармакокінетикаВ/в введення T1/2 епоетину альфа після багаторазового внутрішньовенного введення становить близько 4 годин у здорових добровольців і близько 5 годин – у хворих з хронічною нирковою недостатністю. У дітей T1/2 епоетин альфа становить близько 6 год. П/до введення При підшкірному введенні концентрація епоетину альфа у плазмі визначається значно нижче, ніж при внутрішньовенному введенні, Tmax епоетину альфа у плазмі становить близько 12-18 годин після введення. Cmax епоетину альфа при підшкірному введенні становить лише 1/20 частина концентрації при внутрішньовенному введенні. Препарат не має здатності до кумуляції - концентрація епоетину альфа в плазмі крові через 24 години після першої ін'єкції визначається такою ж, як через 24 години після останньої ін'єкції. При підшкірному введенні T1/2 епоетину альфа визначити складно, він становить близько 24 год. Біодоступність епоетину альфа при підшкірному введенні значно нижче, ніж при його внутрішньовенному введенні, і становить близько 20%.ФармакодинамікаЕритропоетин є глікопротеїном, який стимулює еритропоез, активує мітоз і дозрівання еритроцитів з клітин-попередників еритроцитарного ряду. Молекулярна маса еритропоетину - близько 32000-40000 Так. Білкова фракція становить близько 58% молекулярної маси та включає 165 амінокислот. Чотири вуглеводневі ланцюги пов'язані з білком трьома N-глікозидними зв'язками та одним О-глікозидним зв'язком. Епоетин альфа, що отримується з використанням генно-інженерної технології, є очищеним глікопротеїном, за амінокислотним і вуглеводним складом він ідентичний еритропоетину людини, що виділяється з сечі у хворих при анемії. Бінокріт має максимально високий ступінь очищення відповідно до сучасних технологічних можливостей. Зокрема, при кількісному аналізі активної речовини препарату Бінокрит не визначаються навіть слідові кількості клітинних ліній, на яких здійснюється виробництво препарату. Біологічна активність епоетину альфа підтверджена в експерименті in vivo (дослідження проводили на здорових щурах та щурах з анемією, а також на мишах з поліцитемією). Після введення епоетину альфа кількість еритроцитів, ретикулоцитів, концентрація гемоглобіну та швидкість поглинання 59Fe зростають. У дослідженнях in vitro при інкубації з епоетином альфа було виявлено посилення інкорпорації 3Н-тимідину в еритроїдних клітинах селезінки ядросодержащих (у культурі клітин селезінки миші). Дослідження на культурі клітин кісткового мозку людини показали, що епоетин альфа специфічно стимулює еритропоез і не впливає на лейкопоезу. Цитотоксична дія еритропоетину на клітини кісткового мозку людини не виявлена. Еритропоетин є фактором зростання, який здебільшого стимулює утворення еритроцитів. Рецептори до еритропоетину можуть бути присутніми на поверхні різних пухлинних клітин. Введення епоетину альфа супроводжується підвищенням гемоглобіну, гематокриту, сироваткового заліза, сприяє покращенню кровопостачання тканин та роботи серця. Найбільш значущий ефект епоетину альфа відзначений при анеміях, зумовлених хронічною нирковою недостатністю (ХНН), а також розвинених у хворих із низкою злоякісних новоутворень та системних захворювань.Показання до застосуванняанемія у дорослих та дітей, зумовлена хронічною нирковою недостатністю, у т.ч.: анемія внаслідок хронічної ниркової недостатності у дітей та дорослих на гемодіалізі, а також у дорослих на перитонеальному діалізі; тяжка анемія ниркового генезу, що супроводжується клінічними симптомами у дорослих із нирковою недостатністю, яким ще не проводили гемодіаліз; лікування анемії та зменшення потреби у проведенні переливання крові у дорослих, які отримують лікування хіміотерапевтичними препаратами з приводу солідних новоутворень, злоякісної лімфоми або множинної мієломи, а також у осіб з високим ризиком ускладнень гемотрансфузій, обумовленим загальним тяжким станом. якщо анемія відзначалася і на початок хіміотерапії); з метою підвищення ефективності переливання аутологічної крові в рамках передепозитної програми збору крові перед хірургічними операціями у хворих з рівнем гематокриту, рівним 33–39%, для полегшення збору аутологічної крові та зменшення ризику, пов'язаного з використанням алогенних гемотрансфузій, якщо очікувана кількість, яку можна одержати методом аутологічного збору без застосування епоетину альфа. Лікування показано пацієнтам при помірно вираженій анемії (при концентрації гемоглобіну 10-13 г/дл або 6,2-8,1 ммоль/л), без дефіциту заліза, якщо передбачається значна крововтрата, а також при широких хірургічних втручаннях, коли може знадобитися великий обсяг крові, що переливається (5 і більше обсягів у чоловіків і 4 або більше - у жінок); з метою зменшення ступеня ризику при аллогенному переливанні крові у дорослих, які не мають дефіциту заліза, перед елективною ортопедичною операцією за наявності високого ризику ускладнень при проведенні гемотрансфузій. Застосування препарату обмежене лише у хворих з помірно вираженою анемією (наприклад при концентрації гемоглобіну 1013 г/дл), у тому випадку, якщо вони не включені до програми збору аутологічної крові перед операцією з очікуваною крововтратою від 900 до 1800 мл; анемія у ВІЛ-інфікованих пацієнтів, які отримують терапію зидовудином, при рівні ендогенного еритропоетину менше 500 МО/мл.Протипоказання до застосуванняпідвищена чутливість до діючої речовини та допоміжних речовин, що входять до складу препарату; парціальна червоноклітинна аплазія (ПККА), що виникла після лікування еритропоетином; неконтрольована артеріальна гіпертензія; пацієнти, які з будь-яких причин не можуть отримувати ефективне лікування для профілактики тромбозів; інфаркт міокарда або інсульт, що відбулися протягом 1 місяця до планованого лікування; нестабільна стенокардія; пацієнти з високим ризиком тромбозу глибоких вен та тромбоемболічною хворобою в анамнезі (у рамках підвищення ефективності переливання аутологічної крові); тяжка поразка коронарних, периферичних артерій, сонних артерій, а також судин головного мозку, в т.ч. у пацієнтів, які нещодавно перенесли інфаркт міокарда або інсульт (в рамках передепозитної програми збору крові перед великою хірургічною операцією та не беруть участь у програмі переливання аутологічної крові). З обережністю: злоякісні новоутворення, епілептичний синдром (в т. ч. в анамнезі), хронічна ниркова та печінкова недостатність, тромбоцитоз, тромбоз (в анамнезі), гостра крововтрата, серповидно-клітинна анемія, гемолітична анемія, залізо-, стану.Вагітність та лактаціяНалежні контрольовані дослідження застосування епоетину альфа жінками під час вагітності не проводились. За результатами досліджень на тваринах виявлено репродуктивну токсичність. Внаслідок цього пацієнткам з хронічною нирковою недостатністю слід застосовувати Бінокріт® під час вагітності, тільки якщо передбачувана користь для матері значно перевищує ризик для плода. Застосування епоетину альфа не рекомендовано у період вагітності або лактації у хворих, які беруть участь у програмі збирання аутологічної крові перед хірургічною операцією.Побічна діяНаведені нижче побічні ефекти розподілені відповідно до класифікації органів та систем та за частотою народження: дуже часто (≥1/10); часто (≥1/100– З боку крові та лімфатичної системи: нечасто – тромбоцитемія (у хворих зі злоякісними новоутвореннями); частота невідома - ПККА, опосередкована через антитіла, тромбоцитемія (у хворих на ХНН). З боку імунної системи: частота невідома – анафілактична реакція, підвищена чутливість. З боку нервової системи: дуже часто – головний біль (у хворих із злоякісними новоутвореннями); часто - судоми (у хворих з ХНН), головний біль (у хворих з ХНН); нечасто - геморагічний інсульт, судоми (у хворих із злоякісними новоутвореннями); частота невідома – інсульт, гіпертонічна енцефалопатія, транзиторні ішемічні атаки. З боку органу зору: частота невідома – тромбоз сітківки. З боку ССС: часто – тромбоз глибоких вен нижніх кінцівок (у хворих із злоякісними новоутвореннями); підвищення АТ; частота невідома - тромбоз глибоких вен нижніх кінцівок (у хворих на ХНН), артеріальний тромбоз, гіпертонічний криз. З боку органів дихання: часто – тромбоемболія легеневої артерії (у хворих на злоякісні новоутворення); частота невідома - тромбоемболія легеневої артерії (у хворих з ХНН). З боку шлунково-кишкового тракту: дуже часто – нудота; часто – діарея (у хворих із новоутвореннями), блювання; нечасто - діарея (у хворих з хронічною нирковою недостатністю). З боку шкіри та її придатків: часто - шкірний висип; частота невідома – ангіоневротичний набряк, кропив'янка. З боку кістково-м'язової системи: дуже часто – артралгія (при ХНН); часто - артралгія (у хворих зі злоякісними новоутвореннями); нечасто - міалгія (у хворих зі злоякісними новоутвореннями); частота невідома - міалгія (при ХНН). Вроджені, сімейні/генетичні порушення: частота невідома – порфірія. З боку організму загалом: дуже часто – гіпертермія (у хворих із злоякісними новоутвореннями); грипоподібний стан (при ХНН); часто - грипоподібний стан (у хворих із злоякісними новоутвореннями); частота невідома - неефективність препарату, периферичні набряки, гіпертермія (при хронічній нирковій недостатності), реакції в місці введення. Лабораторні показники: частота невідома – антитіла до еритропоетину. Інші: часто - тромбоз шунт діалізного обладнання (у хворих з ХНН).Взаємодія з лікарськими засобамиДаних щодо взаємодії епоетину альфа з іншими ЛЗ немає. Однак при одночасному застосуванні з циклоспорином можлива взаємодія, оскільки препарат зв'язується з еритроцитами. Якщо лікування Бінокрітом проводиться одночасно з циклоспорином, необхідно контролювати концентрацію циклоспорину в залежності від ступеня підвищення гематокриту. Немає даних про взаємодію між епоетином альфа та гранулоцитарним колонієстимулюючим фактором (Г-КСФ) або гранулоцитарно-моноцитарним колонієстимулюючим фактором (ГМ-КСФ). Щоб уникнути несумісності або зниження активності, не рекомендується змішувати з розчинами та іншими лікарськими засобами.Спосіб застосування та дозиВ/в, п/к. Лікування препаратом Бінокріт® повинно проводитися під контролем лікаря-фахівця, який має відповідну кваліфікацію та досвід лікування хворих, яким показана терапія препаратами – стимуляторами еритропоезу. Дози Лікування симптоматичної анемії у дорослих та дітей з ХНН: Бінокріт® у хворих на ХНН вводять внутрішньовенно. У зв'язку з тим, що клінічні прояви анемії та залишкові явища можуть різнитися залежно від віку, статі та загальної тяжкості захворювання, проводять індивідуальну оцінку стану кожного хворого. Цільовий рівень концентрації гемоглобіну становить 10-12 г/дл (6,2-7,5 ммоль/л) у дорослих та 9,5-11 г/дл (5,9-6,8 ммоль/л) у дітей. Не рекомендується тривале підвищення концентрації гемоглобіну більше ніж 12 г/дл (7,5 ммоль/л). Якщо концентрація гемоглобіну підвищується на понад 2 г/дл (1,25 ммоль/л) на місяць або протягом тривалого часу перевищує 12 г/дл (7,5 ммоль/л), необхідно зменшити дозу препарату Бінокріт на 25%. Якщо концентрація гемоглобіну перевищує 13 г/дл (8,1 ммоль/л), необхідно припинити лікування до зниження гемоглобіну до 12 г/дл (7,5 ммоль/л) і відновити терапію препаратом Бінокріт®, зменшивши початкову дозу на 25%. . Внаслідок міжіндивідуальної варіабельності, концентрація гемоглобіну може виявитися вищою або нижчою за оптимальне (цільове) значення. Лікування слід призначати таким чином, щоб мінімально ефективна доза препарату Бінокріт забезпечувала необхідний контроль гемоглобіну та клінічних проявів захворювання. До початку лікування та в період лікування слід контролювати концентрацію заліза у плазмі крові, за необхідності призначають додатково препарати заліза. Дорослі пацієнти, які отримують гемодіаліз Лікування проводиться у два етапи. Етап корекції. В/в вводять Бінокріт у дозі 50 МО/кг 3 рази на тиждень. При необхідності дозу коригують поступово протягом 4 тижнів. Збільшення або зменшення дози не більше 25 МО/кг 3 рази на тиждень. Етап підтримуючої терапії. Корекція дози з метою підтримки необхідного рівня гемоглобіну 10-12 г/дл (6,2-7,5 ммоль/л). Рекомендована сумарна щотижнева доза препарату Бінокріт - від 75 до 300 МО/кг, вводять внутрішньовенно по 25-100 МО/кг 3 рази на тиждень. У хворих з тяжкою анемією (гемоглобін Застосування у дітей, які отримують гемодіаліз Лікування проводиться у два етапи. Етап корекції. В/в вводять Бінокріт у дозі 50 МО/кг 3 рази на тиждень. При необхідності дозу коригують поступово протягом 4 тижнів. Збільшення або зменшення дози не більше 25 МО/кг 3 рази на тиждень. Етап підтримуючої терапії. Корекція дози з метою підтримки необхідного рівня гемоглобіну 9,5-11 г/дл (5,9-6,8 ммоль/л). У більшості випадків у дітей з масою тіла менше 30 кг необхідно застосовувати вищі підтримуючі дози, ніж у дітей з вищою масою тіла та дорослих. У дітей з тяжкою анемією (гемоглобін6,8 г/дл або >4,25 ммоль/л). Дорослі хворі, які отримують перитонеальний діаліз Лікування проводиться у два етапи. Етап корекції. Початкова доза 50 МО/кг 2 рази на тиждень внутрішньовенно. Етап підтримуючої терапії. Корекція дози з метою підтримки необхідного рівня гемоглобіну 10-12 г/дл (6,2-7,5 ммоль/л). Підтримуюча доза становить від 25 до 50 МО/кг 2 рази на тиждень, 2 рівні ін'єкції. Дорослі з нирковою недостатністю, яким не проводився діаліз Лікування проводиться у два етапи. Етап корекції. Початкова доза становить 50 МО/кг 3 рази на тиждень внутрішньовенно з подальшим збільшенням при необхідності на 25 МО/кг (3 рази на тиждень) до досягнення цільової дози (збільшувати дозу слід поступово, як мінімум, протягом 4 тижнів). Етап підтримуючої терапії. Корекція дози з метою підтримки необхідного рівня гемоглобіну 10-12 г/дл (6,2-7,5 ммоль/л). Підтримуюча доза становить від 17 до 33 МО/кг 3 рази на тиждень внутрішньовенно. Максимальна доза не повинна перевищувати 200 МО/кг тричі на тиждень. Лікування анемії у хворих після хіміотерапії Препарат Бінокріт® вводять підшкірно (при концентрації гемоглобіну 12 г/дл (7,5 ммоль/л); рекомендації з коригування дози в подібних випадках наведені нижче). Лікування слід призначати таким чином, щоб мінімально ефективна доза епоетину альфа забезпечувала необхідний контроль симптомів анемії. Терапію препаратом Бінокріт слід продовжувати протягом 1 місяця після завершення курсу хіміотерапії. Початкова доза препарату становить 150 МО/кг, вводиться підшкірно 3 рази на тиждень. Можливе альтернативне застосування препарату у дозі 450 МО/кг підшкірно 1 раз на тиждень. У разі підвищення концентрації гемоглобіну мінімум на 1 г/дл (>0,62 ммоль/л) або збільшення кількості ретикулоцитів ≥40000 клітин/мкл щодо початкових показників через 4 тижні лікування доза препарату становить 150 МО/кг 3 рази на тиждень або 450 МО / кг 1 разів на тиждень і залишається без змін. При підвищенні концентрації гемоглобіну на Коригування дози для підтримки концентрації гемоглобіну в межах 10-12 г/дл Якщо концентрація гемоглобіну підвищується на понад 2 г/дл (1,25 ммоль/л) на місяць або рівень гемоглобіну перевищує 12 г/дл (7,5 ммоль/л), необхідно скоротити дозу препарату на 25-50%. Якщо концентрація гемоглобіну перевищує 13 г/дл (8,1 ммоль/л), необхідно припинити лікування до зниження значення до 12 г/дл (7,5 ммоль/л), а потім відновити терапію епоетином альфа, зменшивши початкову дозу на 25 %. Дорослі пацієнти, які беруть участь у програмі збору аутологічної крові перед хірургічними операціями Бінокріт® вводять внутрішньовенно, попередньо завершивши процедуру здачі крові. Пацієнтам з анемією легкого ступеня (при рівні гематокриту 33–39%), які потребують >4 одиниць крові, необхідно проводити лікування препаратом Бінокріт® у дозі 600 МО/кг 2 рази на тиждень протягом 3 тижнів до хірургічного втручання. Усім пацієнтам, які отримують Бінокріт®, слід додатково призначати препарати заліза (внутрішньо у дозі 200 мг на добу) протягом усього курсу терапії. Застосування препарату заліза слід призначати до початку терапії Бінокрітом, якомога раніше, за кілька тижнів до початку збору аутологічної крові. Дорослі пацієнти, які підлягають елективній ортопедичній хірургії Бінокріт® вводять підшкірно. Рекомендована доза препарату Бінокріт - 600 МО/кг 1 раз на тиждень протягом 3 тижнів, що передують операції (за 21, 14 та 7 днів до операції), а також у день операції. Якщо передопераційний період коротший за 3 тижні, Бінокріт® слід призначати щодня у дозі 300 МО/кг 10 днів поспіль, перед хірургічним втручанням, у день операції та протягом 4 днів після неї. Якщо в передопераційний період концентрація Hb становить 15 г/дл (9,38 ммоль/л) або вище, застосування препарату слід припинити. Слід переконатися, що до початку лікування Бінокрітом у пацієнтів немає дефіциту заліза. Усі пацієнти, які отримують терапію Бінокрітом, повинні отримувати необхідну кількість двовалентного заліза (всередину 200 мг на добу) протягом усього курсу терапії. Бінокріт® — стерильний препарат, що не містить консервантів, призначений виключно для одноразового застосування. Слід вводити потрібну кількість препарату. Препарат не слід вводити у вигляді внутрішньовенної інфузії або змішувати з іншими ЛЗ. В/в ін'єкція. Тривалість ін'єкції становить 1–5 хв, залежно від загального обсягу дози. При гемодіалізі може застосовуватися болюсна ін'єкція під час процедури діалізу через зручний венозний порт діалізної лінії. Альтернативою може бути ін'єкція, зроблена в кінці процедури діалізу через фістульну голку, потім вводять 10 мл ізотонічного розчину натрію хлориду для прочистки голки та забезпечення задовільного введення препарату в кровотік. Пацієнтам з можливими температурними реакціями на внутрішньовенне введення препаратів рекомендується повільне введення препарату. П/к ін'єкція. Не слід перевищувати максимальний обсяг ін'єкції – 1 мл на одне місце введення. У разі введення великих обсягів необхідно вибирати більшу кількість місць для ін'єкцій. Ін'єкції вводять у м'яз стегна чи область передньої черевної стінки.ПередозуванняТерапевтичний діапазон препарату є широким. При передозуванні можливе виникнення симптомів, що відображають крайній рівень прояву фармакологічної дії гормону (підвищення концентрації гемоглобіну або гематокриту). При високих рівнях гемоглобіну або гематокриту можливе застосування флеботомії. За потреби призначається симптоматична терапія.Запобіжні заходи та особливі вказівкиПри призначенні препарату Бінокріт® у всіх пацієнтів необхідно перевіряти та суворо контролювати артеріальний тиск. Слід з обережністю застосовувати епоетин альфа пацієнтам з гіпертензією, якщо вони не отримують необхідне лікування, призначене лікування неадекватне або гіпертензія погано контролюється. У цьому випадку може виникнути потреба розпочати або посилити антигіпертензивну терапію, яка вже застосовувалася. Якщо нормалізувати артеріальний тиск не вдається, лікування епоетином альфа слід припинити. Бінокріт® з обережністю застосовують за наявності епілепсії та хронічної печінкової недостатності. Хворі з ХНН та онкологічні хворі повинні регулярно контролювати рівень гемоглобіну до досягнення стабільних показників та періодично після цього. Ретельний контроль рівня гемоглобіну є обов'язковим для всіх пацієнтів у зв'язку зі збільшеним потенційним ризиком тромбоемболічних ускладнень та збільшенням кількості фатальних випадків, коли пацієнти отримували лікування при рівні гемоглобіну, що перевищує встановлену норму для застосування препарату за показаннями. Під час лікування препаратом Бінокрит може спостерігатися помірне дозозалежне збільшення кількості тромбоцитів у межах норми. При продовженні курсу терапії цей показник знову знижується. Протягом перших 8 тижнів після початку лікування рекомендується регулярно контролювати кількість тромбоцитів. До початку терапії необхідно виключити інші причини виникнення анемії (дефіцит заліза, гемоліз, крововтрата, дефіцит вітаміну В12 або фолієвої кислоти). У більшості випадків рівень феритину в сироватці знижується при одночасному збільшенні гематокриту. Усі перелічені додаткові фактори анемії також слід враховувати при збільшенні дози препарату Бінокріт у хворих із новоутвореннями. У періодопераційний період необхідно ретельно стежити за всіма показниками крові. ПККА Після декількох місяців або років лікування еритропоетином із застосуванням підшкірних ін'єкцій випадки розвитку ПККА, опосередкованої через антитіла, спостерігалися дуже рідко. Якщо у пацієнтів різко знижується ефективність терапії внаслідок зменшення концентрації гемоглобіну (1-2 г/дл на місяць) на тлі збільшеної потреби в гемотрансфузіях, необхідно перевірити кількість ретикулоцитів та вивчити типові причини відсутності реакції на препарат (наприклад, дефіцит заліза, фолієвої кислоти або вітаміну В12). , інтоксикація алюмінієм, інфекції або запалення, кровотеча або гемоліз) Якщо вміст ретикулоцитів з урахуванням анемії (наприклад, ретикулоцитарний індекс) низький ( При підозрі на появу ПККА, опосередкованої через антитіла до еритропоетину, слід негайно припинити терапію Бінокрітом. Забороняється призначати будь-яку іншу терапію еритропоетин через ризик перехресної реакції. За наявності показань пацієнтам може призначатися необхідна терапія, наприклад, гемотрансфузії. У разі парадоксального зменшення концентрації гемоглобіну та розвитку тяжкої анемії внаслідок низького вмісту ретикулоцитів необхідно негайно припинити лікування епоетином та провести тест на наявність антитіл до еритропоетину. Є дані про такі прояви у хворих на гепатит С, які отримували лікування інтерфероном і рибавірином одночасно з епоетином. Епоетин не призначений для лікування анемії, зумовленої гепатитом. Хворі з ХНН Дані імуногенності при підшкірному введенні препарату Бінокріт® пацієнтам з ризиком розвитку ПККА, опосередкованої через антитіла, наприклад, з нирковою анемією, обмежені. Внаслідок цього пацієнтам з нирковою анемією препарат повинен вводитися внутрішньовенно. З метою мінімізації ризиків посилення гіпертензії для пацієнтів з хронічною нирковою недостатністю швидкість підвищення гемоглобіну повинна становити приблизно 1 г/дл (0,62 ммоль/л) на місяць і не повинна перевищувати 2 г/дл (1,25 ммоль/л) на місяць. У пацієнтів з ХНН концентрація гемоглобіну на підтримуючій стадії лікування не повинна перевищувати ВГН, рекомендовану в розділі «Спосіб застосування та дози». Результати клінічних досліджень показали збільшення ризику фатальних результатів та тяжких серцево-судинних розладів при введенні еритропоезстимулюючих препаратів з метою збільшення концентрації гемоглобіну більше 12 г/дл (7,5 ммоль/л). При проведенні клінічних досліджень у контрольованих умовах не виявлено значних переваг, пов'язаних із застосуванням епоетинів на тлі збільшення концентрації гемоглобіну вище за рівень, необхідний для контролю симптомів анемії та попередження гемотрансфузій. У пацієнтів на гемодіалізі спостерігалися випадки тромбозів шунту, зокрема при схильності до гіпотонії або внаслідок формування артеріовенозних фістул (наприклад, стенозу, аневризми тощо). Таким пацієнтам рекомендується рання корекція шунту та профілактика тромбозу, наприклад, за допомогою ацетилсаліцилової кислоти. В окремих випадках спостерігалась гіперкаліємія. Лікування анемії може призводити до підвищення апетиту та збільшення потреби в калії та білку. Періодично слід коригувати схему проведення діалізу з метою підтримки необхідних показників сечовини, креатиніну та калію. У пацієнтів з хронічною нирковою недостатністю необхідно перевіряти вміст електролітів у сироватці крові. При виявленні підвищеного (або підвищується) рівня сироваткового калію слід оцінити доцільність відміни лікування епоетином альфа до нормалізації рівня калію. Під час лікування епоетином альфа часто потрібне підвищення дози гепарину при проведенні гемодіалізу внаслідок збільшення гематокритного числа. Якщо гепаринізація не може бути максимально ефективною, може знадобитися скасування схеми процедур діалізу. Згідно з наявними даними, лікування анемії епоетином альфа у дорослих хворих з нирковою недостатністю, яким ще не проводиться діаліз, не викликає прогресування ниркової недостатності. Дорослі онкологічні хворі з симптоматичною анемією, які проходять курс хіміотерапії У деяких клінічних ситуаціях для лікування анемії у пацієнтів з онкологічними захворюваннями слід застосовувати переливання крові. Рішення про призначення рекомбінантних еритропоетинів необхідно приймати з огляду на співвідношення користі та можливих ризиків для кожного пацієнта індивідуально та особливості клінічної ситуації. Слід враховувати такі фактори: тип та стадія розвитку новоутворення; ступінь анемії; очікувана тривалість життя; обстановка, у якій пацієнт проходитиме лікування; побажання самого пацієнта. При оцінці доцільності терапії епоетином альфа (ризик переливання крові для пацієнта) у онкологічних хворих, які отримують хіміотерапію, необхідно враховувати затримку у 2-3 тижні після введення епоетину альфа до утворення еритроцитів на фоні стимуляції еритропоетином. З метою мінімізації ризику розвитку тромботичних явищ необхідно стежити, щоб рівень гемоглобіну та швидкість його збільшення не перевищували допустимих показників. Внаслідок збільшення кількості випадків венозних тромботичних ускладнень у онкологічних хворих, які отримують еритропоезстимулюючі препарати, слід ретельно оцінювати такий ризик та користь від лікування епоетином альфа, особливо у онкологічних хворих з підвищеним ризиком розвитку венозних тромботичних ускладнень, наприклад на тлі ожиріння. анамнезі (в т.ч. глибокого венозного тромбозу або тромбоемболії легеневої артерії). Дорослі пацієнти, які беруть участь у програмі збору аутологічної крові перед хірургічними операціями Необхідно дотримуватися всіх особливих запобіжних заходів, що стосуються проведення програм зі збору аутологічної крові, особливо при регулярних переливаннях крові. Пацієнти, які підлягають елективній ортопедичній хірургії Для пацієнтів, які підлягають елективній ортопедичній хірургії, необхідно встановити причину анемії та по можливості вилікувати анемію перед початком терапії епоетином альфа. У таких пацієнтів може виникати ризик розвитку тромботичних явищ, який слід ретельно оцінювати при призначенні лікування хворих даної групи. Пацієнти, що підлягають елективній ортопедичній хірургії, повинні отримувати адекватну антитромботичну профілактику у зв'язку з наявністю ризику розвитку венозних тромботичних ускладнень у хірургічних хворих, особливо у хворих на серцево-судинні захворювання. Крім того, необхідно дотримуватися особливих запобіжних заходів у пацієнтів зі схильністю до розвитку тромбозу глибоких вен кінцівок. У пацієнтів із початковим рівнем гемоглобіну >13 г/дл (>8,1 ммоль/л) підвищений ризик післяопераційних тромботичних/венозних ускладнень. Внаслідок цього препарат не слід призначати пацієнтам з початковим рівнем гемоглобіну >13 г/дл (>8,1 ммоль/л). Допоміжні речовини Даний лікарський препарат містить менше 1 ммоль натрію (23 мг) в попередньо попередньо заповненому шприці, тобто. практично не містить натрію. Вплив на здатність керувати транспортними засобами та механізмами. Бінокріт® не впливає на здатність керувати автотранспортом або працювати з механізмами.Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему
28 690,00 грн
864,00 грн
Склад, форма випуску та упаковкаРозчин 336 мкг/мл. - 1 доза: Активна речовина: Епоетин альфа – 40000 ME (336 мкг) 1; допоміжні речовини: натрію дигідрофосфату дигідрат - 1,4 мг; натрію гідрофосфату дигідрат – 2,84 мг; натрію хлорид – 4,38 мг; гліцин – 5,0 мг; полісорбат-80 – 0,3 мг; хлористоводнева кислота – 0,070 мг2; натрію гідроксид – 0,070 мг2; вода для ін'єкцій – до 1,0 мл. 11 мг епоетину альфа відповідає 120000 ME. 2 Додається при необхідності регулювання pH розчину (максимальна кількість, що відповідає 0,1 М розчину речовини). По 0,5 мл (1000 ME) або 1 мл (2000 ME) розчину для внутрішньовенного та підшкірного введення 16,8 мкг/мл, 0,3 мл (3000 ME), 0,4 мл (4000 ME), 0,5 мл (5000 ME), 0,6 мл (6000 ME), 0,8 мл (8000 ME) або 1 мл (10000 ME) розчину для внутрішньовенного та підшкірного введення 84 мкг/мл, 0,5 мл (20000 ME), 0,75 мл (30000 ME) або 1 мл (40000 ME) розчину для внутрішньовенного та підшкірного введення 336 мкг/мл у однодозових градуйованих (з ціною поділу 0,1 мл) шприцах із прозорого безбарвного боросилікатного скла типу I (Євр. ), забезпечених шток-поршнем з поліпропілену з бромбутилкаучуковим ущільнювачем, покритим фторполімером, та ін'єкційною голкою з нержавіючої сталі 27 G х 1/2 з гумовим безлатексним захисним ковпачком та зовнішнім ковпачком з поліпропілену (для запобігання)а також спеціальним ковпачком безпеки для голки після проведеної ін'єкції (для попередження травмування внаслідок уколу голкою з необережності) або без такого. По 1 або 3 шприци поміщають у контурну упаковку з прозорого безбарвного листового пластику (корекс) і запечатують прозорою плівкою. По 1 корексу з 1 шприцом або по 2 корекси з 3 шприцами разом з інструкцією із застосування поміщають у картонну пачку.Опис лікарської формиПрозорий безбарвний розчин.Фармакотерапевтична групаГемопоетичний.ФармакокінетикаВ/в введення T1/2 епоетину альфа після багаторазового внутрішньовенного введення становить близько 4 годин у здорових добровольців і близько 5 годин – у хворих з хронічною нирковою недостатністю. У дітей T1/2 епоетин альфа становить близько 6 год. П/до введення При підшкірному введенні концентрація епоетину альфа у плазмі визначається значно нижче, ніж при внутрішньовенному введенні, Tmax епоетину альфа у плазмі становить близько 12-18 годин після введення. Cmax епоетину альфа при підшкірному введенні становить лише 1/20 частина концентрації при внутрішньовенному введенні. Препарат не має здатності до кумуляції - концентрація епоетину альфа в плазмі крові через 24 години після першої ін'єкції визначається такою ж, як через 24 години після останньої ін'єкції. При підшкірному введенні T1/2 епоетину альфа визначити складно, він становить близько 24 год. Біодоступність епоетину альфа при підшкірному введенні значно нижче, ніж при його внутрішньовенному введенні, і становить близько 20%.ФармакодинамікаЕритропоетин є глікопротеїном, який стимулює еритропоез, активує мітоз і дозрівання еритроцитів з клітин-попередників еритроцитарного ряду. Молекулярна маса еритропоетину - близько 32000-40000 Так. Білкова фракція становить близько 58% молекулярної маси та включає 165 амінокислот. Чотири вуглеводневі ланцюги пов'язані з білком трьома N-глікозидними зв'язками та одним О-глікозидним зв'язком. Епоетин альфа, що отримується з використанням генно-інженерної технології, є очищеним глікопротеїном, за амінокислотним і вуглеводним складом він ідентичний еритропоетину людини, що виділяється з сечі у хворих при анемії. Бінокріт має максимально високий ступінь очищення відповідно до сучасних технологічних можливостей. Зокрема, при кількісному аналізі активної речовини препарату Бінокрит не визначаються навіть слідові кількості клітинних ліній, на яких здійснюється виробництво препарату. Біологічна активність епоетину альфа підтверджена в експерименті in vivo (дослідження проводили на здорових щурах та щурах з анемією, а також на мишах з поліцитемією). Після введення епоетину альфа кількість еритроцитів, ретикулоцитів, концентрація гемоглобіну та швидкість поглинання 59Fe зростають. У дослідженнях in vitro при інкубації з епоетином альфа було виявлено посилення інкорпорації 3Н-тимідину в еритроїдних клітинах селезінки ядросодержащих (у культурі клітин селезінки миші). Дослідження на культурі клітин кісткового мозку людини показали, що епоетин альфа специфічно стимулює еритропоез і не впливає на лейкопоезу. Цитотоксична дія еритропоетину на клітини кісткового мозку людини не виявлена. Еритропоетин є фактором зростання, який здебільшого стимулює утворення еритроцитів. Рецептори до еритропоетину можуть бути присутніми на поверхні різних пухлинних клітин. Введення епоетину альфа супроводжується підвищенням гемоглобіну, гематокриту, сироваткового заліза, сприяє покращенню кровопостачання тканин та роботи серця. Найбільш значущий ефект епоетину альфа відзначений при анеміях, зумовлених хронічною нирковою недостатністю (ХНН), а також розвинених у хворих із низкою злоякісних новоутворень та системних захворювань.Показання до застосуванняанемія у дорослих та дітей, зумовлена хронічною нирковою недостатністю, у т.ч.: анемія внаслідок хронічної ниркової недостатності у дітей та дорослих на гемодіалізі, а також у дорослих на перитонеальному діалізі; тяжка анемія ниркового генезу, що супроводжується клінічними симптомами у дорослих із нирковою недостатністю, яким ще не проводили гемодіаліз; лікування анемії та зменшення потреби у проведенні переливання крові у дорослих, які отримують лікування хіміотерапевтичними препаратами з приводу солідних новоутворень, злоякісної лімфоми або множинної мієломи, а також у осіб з високим ризиком ускладнень гемотрансфузій, обумовленим загальним тяжким станом. якщо анемія відзначалася і на початок хіміотерапії); з метою підвищення ефективності переливання аутологічної крові в рамках передепозитної програми збору крові перед хірургічними операціями у хворих з рівнем гематокриту, рівним 33–39%, для полегшення збору аутологічної крові та зменшення ризику, пов'язаного з використанням алогенних гемотрансфузій, якщо очікувана кількість, яку можна одержати методом аутологічного збору без застосування епоетину альфа. Лікування показано пацієнтам при помірно вираженій анемії (при концентрації гемоглобіну 10-13 г/дл або 6,2-8,1 ммоль/л), без дефіциту заліза, якщо передбачається значна крововтрата, а також при широких хірургічних втручаннях, коли може знадобитися великий обсяг крові, що переливається (5 і більше обсягів у чоловіків і 4 або більше - у жінок); з метою зменшення ступеня ризику при аллогенному переливанні крові у дорослих, які не мають дефіциту заліза, перед елективною ортопедичною операцією за наявності високого ризику ускладнень при проведенні гемотрансфузій. Застосування препарату обмежене лише у хворих з помірно вираженою анемією (наприклад при концентрації гемоглобіну 1013 г/дл), у тому випадку, якщо вони не включені до програми збору аутологічної крові перед операцією з очікуваною крововтратою від 900 до 1800 мл; анемія у ВІЛ-інфікованих пацієнтів, які отримують терапію зидовудином, при рівні ендогенного еритропоетину менше 500 МО/мл.Протипоказання до застосуванняпідвищена чутливість до діючої речовини та допоміжних речовин, що входять до складу препарату; парціальна червоноклітинна аплазія (ПККА), що виникла після лікування еритропоетином; неконтрольована артеріальна гіпертензія; пацієнти, які з будь-яких причин не можуть отримувати ефективне лікування для профілактики тромбозів; інфаркт міокарда або інсульт, що відбулися протягом 1 місяця до планованого лікування; нестабільна стенокардія; пацієнти з високим ризиком тромбозу глибоких вен та тромбоемболічною хворобою в анамнезі (у рамках підвищення ефективності переливання аутологічної крові); тяжка поразка коронарних, периферичних артерій, сонних артерій, а також судин головного мозку, в т.ч. у пацієнтів, які нещодавно перенесли інфаркт міокарда або інсульт (в рамках передепозитної програми збору крові перед великою хірургічною операцією та не беруть участь у програмі переливання аутологічної крові). З обережністю: злоякісні новоутворення, епілептичний синдром (в т. ч. в анамнезі), хронічна ниркова та печінкова недостатність, тромбоцитоз, тромбоз (в анамнезі), гостра крововтрата, серповидно-клітинна анемія, гемолітична анемія, залізо-, стану.Вагітність та лактаціяНалежні контрольовані дослідження застосування епоетину альфа жінками під час вагітності не проводились. За результатами досліджень на тваринах виявлено репродуктивну токсичність. Внаслідок цього пацієнткам з хронічною нирковою недостатністю слід застосовувати Бінокріт® під час вагітності, тільки якщо передбачувана користь для матері значно перевищує ризик для плода. Застосування епоетину альфа не рекомендовано у період вагітності або лактації у хворих, які беруть участь у програмі збирання аутологічної крові перед хірургічною операцією.Побічна діяНаведені нижче побічні ефекти розподілені відповідно до класифікації органів та систем та за частотою народження: дуже часто (≥1/10); часто (≥1/100– З боку крові та лімфатичної системи: нечасто – тромбоцитемія (у хворих зі злоякісними новоутвореннями); частота невідома - ПККА, опосередкована через антитіла, тромбоцитемія (у хворих на ХНН). З боку імунної системи: частота невідома – анафілактична реакція, підвищена чутливість. З боку нервової системи: дуже часто – головний біль (у хворих із злоякісними новоутвореннями); часто - судоми (у хворих з ХНН), головний біль (у хворих з ХНН); нечасто - геморагічний інсульт, судоми (у хворих із злоякісними новоутвореннями); частота невідома – інсульт, гіпертонічна енцефалопатія, транзиторні ішемічні атаки. З боку органу зору: частота невідома – тромбоз сітківки. З боку ССС: часто – тромбоз глибоких вен нижніх кінцівок (у хворих із злоякісними новоутвореннями); підвищення АТ; частота невідома - тромбоз глибоких вен нижніх кінцівок (у хворих на ХНН), артеріальний тромбоз, гіпертонічний криз. З боку органів дихання: часто – тромбоемболія легеневої артерії (у хворих на злоякісні новоутворення); частота невідома - тромбоемболія легеневої артерії (у хворих з ХНН). З боку шлунково-кишкового тракту: дуже часто – нудота; часто – діарея (у хворих із новоутвореннями), блювання; нечасто - діарея (у хворих з хронічною нирковою недостатністю). З боку шкіри та її придатків: часто - шкірний висип; частота невідома – ангіоневротичний набряк, кропив'янка. З боку кістково-м'язової системи: дуже часто – артралгія (при ХНН); часто - артралгія (у хворих зі злоякісними новоутвореннями); нечасто - міалгія (у хворих зі злоякісними новоутвореннями); частота невідома - міалгія (при ХНН). Вроджені, сімейні/генетичні порушення: частота невідома – порфірія. З боку організму загалом: дуже часто – гіпертермія (у хворих із злоякісними новоутвореннями); грипоподібний стан (при ХНН); часто - грипоподібний стан (у хворих із злоякісними новоутвореннями); частота невідома - неефективність препарату, периферичні набряки, гіпертермія (при хронічній нирковій недостатності), реакції в місці введення. Лабораторні показники: частота невідома – антитіла до еритропоетину. Інші: часто - тромбоз шунт діалізного обладнання (у хворих з ХНН).Взаємодія з лікарськими засобамиДаних щодо взаємодії епоетину альфа з іншими ЛЗ немає. Однак при одночасному застосуванні з циклоспорином можлива взаємодія, оскільки препарат зв'язується з еритроцитами. Якщо лікування Бінокрітом проводиться одночасно з циклоспорином, необхідно контролювати концентрацію циклоспорину в залежності від ступеня підвищення гематокриту. Немає даних про взаємодію між епоетином альфа та гранулоцитарним колонієстимулюючим фактором (Г-КСФ) або гранулоцитарно-моноцитарним колонієстимулюючим фактором (ГМ-КСФ). Щоб уникнути несумісності або зниження активності, не рекомендується змішувати з розчинами та іншими лікарськими засобами.Спосіб застосування та дозиВ/в, п/к. Лікування препаратом Бінокріт® повинно проводитися під контролем лікаря-фахівця, який має відповідну кваліфікацію та досвід лікування хворих, яким показана терапія препаратами – стимуляторами еритропоезу. Дози Лікування симптоматичної анемії у дорослих та дітей з ХНН: Бінокріт® у хворих на ХНН вводять внутрішньовенно. У зв'язку з тим, що клінічні прояви анемії та залишкові явища можуть різнитися залежно від віку, статі та загальної тяжкості захворювання, проводять індивідуальну оцінку стану кожного хворого. Цільовий рівень концентрації гемоглобіну становить 10-12 г/дл (6,2-7,5 ммоль/л) у дорослих та 9,5-11 г/дл (5,9-6,8 ммоль/л) у дітей. Не рекомендується тривале підвищення концентрації гемоглобіну більше ніж 12 г/дл (7,5 ммоль/л). Якщо концентрація гемоглобіну підвищується на понад 2 г/дл (1,25 ммоль/л) на місяць або протягом тривалого часу перевищує 12 г/дл (7,5 ммоль/л), необхідно зменшити дозу препарату Бінокріт на 25%. Якщо концентрація гемоглобіну перевищує 13 г/дл (8,1 ммоль/л), необхідно припинити лікування до зниження гемоглобіну до 12 г/дл (7,5 ммоль/л) і відновити терапію препаратом Бінокріт®, зменшивши початкову дозу на 25%. . Внаслідок міжіндивідуальної варіабельності, концентрація гемоглобіну може виявитися вищою або нижчою за оптимальне (цільове) значення. Лікування слід призначати таким чином, щоб мінімально ефективна доза препарату Бінокріт забезпечувала необхідний контроль гемоглобіну та клінічних проявів захворювання. До початку лікування та в період лікування слід контролювати концентрацію заліза у плазмі крові, за необхідності призначають додатково препарати заліза. Дорослі пацієнти, які отримують гемодіаліз Лікування проводиться у два етапи. Етап корекції. В/в вводять Бінокріт у дозі 50 МО/кг 3 рази на тиждень. При необхідності дозу коригують поступово протягом 4 тижнів. Збільшення або зменшення дози не більше 25 МО/кг 3 рази на тиждень. Етап підтримуючої терапії. Корекція дози з метою підтримки необхідного рівня гемоглобіну 10-12 г/дл (6,2-7,5 ммоль/л). Рекомендована сумарна щотижнева доза препарату Бінокріт - від 75 до 300 МО/кг, вводять внутрішньовенно по 25-100 МО/кг 3 рази на тиждень. У хворих з тяжкою анемією (гемоглобін Застосування у дітей, які отримують гемодіаліз Лікування проводиться у два етапи. Етап корекції. В/в вводять Бінокріт у дозі 50 МО/кг 3 рази на тиждень. При необхідності дозу коригують поступово протягом 4 тижнів. Збільшення або зменшення дози не більше 25 МО/кг 3 рази на тиждень. Етап підтримуючої терапії. Корекція дози з метою підтримки необхідного рівня гемоглобіну 9,5-11 г/дл (5,9-6,8 ммоль/л). У більшості випадків у дітей з масою тіла менше 30 кг необхідно застосовувати вищі підтримуючі дози, ніж у дітей з вищою масою тіла та дорослих. У дітей з тяжкою анемією (гемоглобін6,8 г/дл або >4,25 ммоль/л). Дорослі хворі, які отримують перитонеальний діаліз Лікування проводиться у два етапи. Етап корекції. Початкова доза 50 МО/кг 2 рази на тиждень внутрішньовенно. Етап підтримуючої терапії. Корекція дози з метою підтримки необхідного рівня гемоглобіну 10-12 г/дл (6,2-7,5 ммоль/л). Підтримуюча доза становить від 25 до 50 МО/кг 2 рази на тиждень, 2 рівні ін'єкції. Дорослі з нирковою недостатністю, яким не проводився діаліз Лікування проводиться у два етапи. Етап корекції. Початкова доза становить 50 МО/кг 3 рази на тиждень внутрішньовенно з подальшим збільшенням при необхідності на 25 МО/кг (3 рази на тиждень) до досягнення цільової дози (збільшувати дозу слід поступово, як мінімум, протягом 4 тижнів). Етап підтримуючої терапії. Корекція дози з метою підтримки необхідного рівня гемоглобіну 10-12 г/дл (6,2-7,5 ммоль/л). Підтримуюча доза становить від 17 до 33 МО/кг 3 рази на тиждень внутрішньовенно. Максимальна доза не повинна перевищувати 200 МО/кг тричі на тиждень. Лікування анемії у хворих після хіміотерапії Препарат Бінокріт® вводять підшкірно (при концентрації гемоглобіну 12 г/дл (7,5 ммоль/л); рекомендації з коригування дози в подібних випадках наведені нижче). Лікування слід призначати таким чином, щоб мінімально ефективна доза епоетину альфа забезпечувала необхідний контроль симптомів анемії. Терапію препаратом Бінокріт слід продовжувати протягом 1 місяця після завершення курсу хіміотерапії. Початкова доза препарату становить 150 МО/кг, вводиться підшкірно 3 рази на тиждень. Можливе альтернативне застосування препарату у дозі 450 МО/кг підшкірно 1 раз на тиждень. У разі підвищення концентрації гемоглобіну мінімум на 1 г/дл (>0,62 ммоль/л) або збільшення кількості ретикулоцитів ≥40000 клітин/мкл щодо початкових показників через 4 тижні лікування доза препарату становить 150 МО/кг 3 рази на тиждень або 450 МО / кг 1 разів на тиждень і залишається без змін. При підвищенні концентрації гемоглобіну на Коригування дози для підтримки концентрації гемоглобіну в межах 10-12 г/дл Якщо концентрація гемоглобіну підвищується на понад 2 г/дл (1,25 ммоль/л) на місяць або рівень гемоглобіну перевищує 12 г/дл (7,5 ммоль/л), необхідно скоротити дозу препарату на 25-50%. Якщо концентрація гемоглобіну перевищує 13 г/дл (8,1 ммоль/л), необхідно припинити лікування до зниження значення до 12 г/дл (7,5 ммоль/л), а потім відновити терапію епоетином альфа, зменшивши початкову дозу на 25 %. Дорослі пацієнти, які беруть участь у програмі збору аутологічної крові перед хірургічними операціями Бінокріт® вводять внутрішньовенно, попередньо завершивши процедуру здачі крові. Пацієнтам з анемією легкого ступеня (при рівні гематокриту 33–39%), які потребують >4 одиниць крові, необхідно проводити лікування препаратом Бінокріт® у дозі 600 МО/кг 2 рази на тиждень протягом 3 тижнів до хірургічного втручання. Усім пацієнтам, які отримують Бінокріт®, слід додатково призначати препарати заліза (внутрішньо у дозі 200 мг на добу) протягом усього курсу терапії. Застосування препарату заліза слід призначати до початку терапії Бінокрітом, якомога раніше, за кілька тижнів до початку збору аутологічної крові. Дорослі пацієнти, які підлягають елективній ортопедичній хірургії Бінокріт® вводять підшкірно. Рекомендована доза препарату Бінокріт - 600 МО/кг 1 раз на тиждень протягом 3 тижнів, що передують операції (за 21, 14 та 7 днів до операції), а також у день операції. Якщо передопераційний період коротший за 3 тижні, Бінокріт® слід призначати щодня у дозі 300 МО/кг 10 днів поспіль, перед хірургічним втручанням, у день операції та протягом 4 днів після неї. Якщо в передопераційний період концентрація Hb становить 15 г/дл (9,38 ммоль/л) або вище, застосування препарату слід припинити. Слід переконатися, що до початку лікування Бінокрітом у пацієнтів немає дефіциту заліза. Усі пацієнти, які отримують терапію Бінокрітом, повинні отримувати необхідну кількість двовалентного заліза (всередину 200 мг на добу) протягом усього курсу терапії. Бінокріт® — стерильний препарат, що не містить консервантів, призначений виключно для одноразового застосування. Слід вводити потрібну кількість препарату. Препарат не слід вводити у вигляді внутрішньовенної інфузії або змішувати з іншими ЛЗ. В/в ін'єкція. Тривалість ін'єкції становить 1–5 хв, залежно від загального обсягу дози. При гемодіалізі може застосовуватися болюсна ін'єкція під час процедури діалізу через зручний венозний порт діалізної лінії. Альтернативою може бути ін'єкція, зроблена в кінці процедури діалізу через фістульну голку, потім вводять 10 мл ізотонічного розчину натрію хлориду для прочистки голки та забезпечення задовільного введення препарату в кровотік. Пацієнтам з можливими температурними реакціями на внутрішньовенне введення препаратів рекомендується повільне введення препарату. П/к ін'єкція. Не слід перевищувати максимальний обсяг ін'єкції – 1 мл на одне місце введення. У разі введення великих обсягів необхідно вибирати більшу кількість місць для ін'єкцій. Ін'єкції вводять у м'яз стегна чи область передньої черевної стінки.ПередозуванняТерапевтичний діапазон препарату є широким. При передозуванні можливе виникнення симптомів, що відображають крайній рівень прояву фармакологічної дії гормону (підвищення концентрації гемоглобіну або гематокриту). При високих рівнях гемоглобіну або гематокриту можливе застосування флеботомії. За потреби призначається симптоматична терапія.Запобіжні заходи та особливі вказівкиПри призначенні препарату Бінокріт® у всіх пацієнтів необхідно перевіряти та суворо контролювати артеріальний тиск. Слід з обережністю застосовувати епоетин альфа пацієнтам з гіпертензією, якщо вони не отримують необхідне лікування, призначене лікування неадекватне або гіпертензія погано контролюється. У цьому випадку може виникнути потреба розпочати або посилити антигіпертензивну терапію, яка вже застосовувалася. Якщо нормалізувати артеріальний тиск не вдається, лікування епоетином альфа слід припинити. Бінокріт® з обережністю застосовують за наявності епілепсії та хронічної печінкової недостатності. Хворі з ХНН та онкологічні хворі повинні регулярно контролювати рівень гемоглобіну до досягнення стабільних показників та періодично після цього. Ретельний контроль рівня гемоглобіну є обов'язковим для всіх пацієнтів у зв'язку зі збільшеним потенційним ризиком тромбоемболічних ускладнень та збільшенням кількості фатальних випадків, коли пацієнти отримували лікування при рівні гемоглобіну, що перевищує встановлену норму для застосування препарату за показаннями. Під час лікування препаратом Бінокрит може спостерігатися помірне дозозалежне збільшення кількості тромбоцитів у межах норми. При продовженні курсу терапії цей показник знову знижується. Протягом перших 8 тижнів після початку лікування рекомендується регулярно контролювати кількість тромбоцитів. До початку терапії необхідно виключити інші причини виникнення анемії (дефіцит заліза, гемоліз, крововтрата, дефіцит вітаміну В12 або фолієвої кислоти). У більшості випадків рівень феритину в сироватці знижується при одночасному збільшенні гематокриту. Усі перелічені додаткові фактори анемії також слід враховувати при збільшенні дози препарату Бінокріт у хворих із новоутвореннями. У періодопераційний період необхідно ретельно стежити за всіма показниками крові. ПККА Після декількох місяців або років лікування еритропоетином із застосуванням підшкірних ін'єкцій випадки розвитку ПККА, опосередкованої через антитіла, спостерігалися дуже рідко. Якщо у пацієнтів різко знижується ефективність терапії внаслідок зменшення концентрації гемоглобіну (1-2 г/дл на місяць) на тлі збільшеної потреби в гемотрансфузіях, необхідно перевірити кількість ретикулоцитів та вивчити типові причини відсутності реакції на препарат (наприклад, дефіцит заліза, фолієвої кислоти або вітаміну В12). , інтоксикація алюмінієм, інфекції або запалення, кровотеча або гемоліз) Якщо вміст ретикулоцитів з урахуванням анемії (наприклад, ретикулоцитарний індекс) низький ( При підозрі на появу ПККА, опосередкованої через антитіла до еритропоетину, слід негайно припинити терапію Бінокрітом. Забороняється призначати будь-яку іншу терапію еритропоетин через ризик перехресної реакції. За наявності показань пацієнтам може призначатися необхідна терапія, наприклад, гемотрансфузії. У разі парадоксального зменшення концентрації гемоглобіну та розвитку тяжкої анемії внаслідок низького вмісту ретикулоцитів необхідно негайно припинити лікування епоетином та провести тест на наявність антитіл до еритропоетину. Є дані про такі прояви у хворих на гепатит С, які отримували лікування інтерфероном і рибавірином одночасно з епоетином. Епоетин не призначений для лікування анемії, зумовленої гепатитом. Хворі з ХНН Дані імуногенності при підшкірному введенні препарату Бінокріт® пацієнтам з ризиком розвитку ПККА, опосередкованої через антитіла, наприклад, з нирковою анемією, обмежені. Внаслідок цього пацієнтам з нирковою анемією препарат повинен вводитися внутрішньовенно. З метою мінімізації ризиків посилення гіпертензії для пацієнтів з хронічною нирковою недостатністю швидкість підвищення гемоглобіну повинна становити приблизно 1 г/дл (0,62 ммоль/л) на місяць і не повинна перевищувати 2 г/дл (1,25 ммоль/л) на місяць. У пацієнтів з ХНН концентрація гемоглобіну на підтримуючій стадії лікування не повинна перевищувати ВГН, рекомендовану в розділі «Спосіб застосування та дози». Результати клінічних досліджень показали збільшення ризику фатальних результатів та тяжких серцево-судинних розладів при введенні еритропоезстимулюючих препаратів з метою збільшення концентрації гемоглобіну більше 12 г/дл (7,5 ммоль/л). При проведенні клінічних досліджень у контрольованих умовах не виявлено значних переваг, пов'язаних із застосуванням епоетинів на тлі збільшення концентрації гемоглобіну вище за рівень, необхідний для контролю симптомів анемії та попередження гемотрансфузій. У пацієнтів на гемодіалізі спостерігалися випадки тромбозів шунту, зокрема при схильності до гіпотонії або внаслідок формування артеріовенозних фістул (наприклад, стенозу, аневризми тощо). Таким пацієнтам рекомендується рання корекція шунту та профілактика тромбозу, наприклад, за допомогою ацетилсаліцилової кислоти. В окремих випадках спостерігалась гіперкаліємія. Лікування анемії може призводити до підвищення апетиту та збільшення потреби в калії та білку. Періодично слід коригувати схему проведення діалізу з метою підтримки необхідних показників сечовини, креатиніну та калію. У пацієнтів з хронічною нирковою недостатністю необхідно перевіряти вміст електролітів у сироватці крові. При виявленні підвищеного (або підвищується) рівня сироваткового калію слід оцінити доцільність відміни лікування епоетином альфа до нормалізації рівня калію. Під час лікування епоетином альфа часто потрібне підвищення дози гепарину при проведенні гемодіалізу внаслідок збільшення гематокритного числа. Якщо гепаринізація не може бути максимально ефективною, може знадобитися скасування схеми процедур діалізу. Згідно з наявними даними, лікування анемії епоетином альфа у дорослих хворих з нирковою недостатністю, яким ще не проводиться діаліз, не викликає прогресування ниркової недостатності. Дорослі онкологічні хворі з симптоматичною анемією, які проходять курс хіміотерапії У деяких клінічних ситуаціях для лікування анемії у пацієнтів з онкологічними захворюваннями слід застосовувати переливання крові. Рішення про призначення рекомбінантних еритропоетинів необхідно приймати з огляду на співвідношення користі та можливих ризиків для кожного пацієнта індивідуально та особливості клінічної ситуації. Слід враховувати такі фактори: тип та стадія розвитку новоутворення; ступінь анемії; очікувана тривалість життя; обстановка, у якій пацієнт проходитиме лікування; побажання самого пацієнта. При оцінці доцільності терапії епоетином альфа (ризик переливання крові для пацієнта) у онкологічних хворих, які отримують хіміотерапію, необхідно враховувати затримку у 2-3 тижні після введення епоетину альфа до утворення еритроцитів на фоні стимуляції еритропоетином. З метою мінімізації ризику розвитку тромботичних явищ необхідно стежити, щоб рівень гемоглобіну та швидкість його збільшення не перевищували допустимих показників. Внаслідок збільшення кількості випадків венозних тромботичних ускладнень у онкологічних хворих, які отримують еритропоезстимулюючі препарати, слід ретельно оцінювати такий ризик та користь від лікування епоетином альфа, особливо у онкологічних хворих з підвищеним ризиком розвитку венозних тромботичних ускладнень, наприклад на тлі ожиріння. анамнезі (в т.ч. глибокого венозного тромбозу або тромбоемболії легеневої артерії). Дорослі пацієнти, які беруть участь у програмі збору аутологічної крові перед хірургічними операціями Необхідно дотримуватися всіх особливих запобіжних заходів, що стосуються проведення програм зі збору аутологічної крові, особливо при регулярних переливаннях крові. Пацієнти, які підлягають елективній ортопедичній хірургії Для пацієнтів, які підлягають елективній ортопедичній хірургії, необхідно встановити причину анемії та по можливості вилікувати анемію перед початком терапії епоетином альфа. У таких пацієнтів може виникати ризик розвитку тромботичних явищ, який слід ретельно оцінювати при призначенні лікування хворих даної групи. Пацієнти, що підлягають елективній ортопедичній хірургії, повинні отримувати адекватну антитромботичну профілактику у зв'язку з наявністю ризику розвитку венозних тромботичних ускладнень у хірургічних хворих, особливо у хворих на серцево-судинні захворювання. Крім того, необхідно дотримуватися особливих запобіжних заходів у пацієнтів зі схильністю до розвитку тромбозу глибоких вен кінцівок. У пацієнтів із початковим рівнем гемоглобіну >13 г/дл (>8,1 ммоль/л) підвищений ризик післяопераційних тромботичних/венозних ускладнень. Внаслідок цього препарат не слід призначати пацієнтам з початковим рівнем гемоглобіну >13 г/дл (>8,1 ммоль/л). Допоміжні речовини Даний лікарський препарат містить менше 1 ммоль натрію (23 мг) в попередньо попередньо заповненому шприці, тобто. практично не містить натрію. Вплив на здатність керувати транспортними засобами та механізмами. Бінокріт® не впливає на здатність керувати автотранспортом або працювати з механізмами.Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. активні речовини: заліза (III) гідроксиду полімальтозату – 318,2 мг, що еквівалентно елементному залозу – 100,00 мг, фолієвої кислоти – 350 мкг; допоміжні речовини: лактози моногідрат – 765,5 мг, магнію стеарат – 12,50 мг, манітол – 84,00 мг, кремнію діоксид колоїдний – 22,00 мг, карамель – 66,00 мг, метилпарагідроксибензоат натрію – 2,6 пропілпарагідпроксибензоат натрію - 0,24 мг, натрію хлорид - 3,22 мг, тальк очищений - 4,00 мг, аспартам - 5,00 мг, ароматизатор шоколадний - 8,00 мг, ароматизатор ванільний - 2,00 мг, вода очищена - qs По 10 таблеток у Alu/Alu блістер. По 3 блістери разом з інструкцією із застосування в картонну пачку.Опис лікарської формиТемно-коричневого кольору, круглі таблетки, з ділильною ризиком з одного боку. Допускається наявність вкраплень темнішого кольору.Фармакотерапевтична групаЗаліза препарати у комбінації з фолієвою кислотою.ФармакодинамікаПрепарат Біофер містить залізо у вигляді полімальтозного комплексу гідроксиду заліза (III). Даний макромолекулярний комплекс стабільний і не виділяє залізо у вигляді вільних іонів у шлунково-кишковому тракті. Структура Біофера подібна до природного з'єднання заліза феритину. Завдяки такій подібності, залізо (III) надходить із кишечника в кров шляхом активного транспорту. Саме ця властивість пояснює неможливість передозування препарату, на відміну від простих солей заліза, всмоктування яких відбувається за градієнтом концентрації. Залізо, що всмокталося, зв'язується з феритином і зберігається в організмі, переважно в печінці. Потім у кістковому мозку воно включається до складу гемоглобіну. Залізо, що входить до складу полімальтозного комплексу гідроксиду заліза (III), не має прооксидантних властивостей, на відміну від простих солей заліза. Існує кореляція між вираженістю дефіциту заліза і рівнем його всмоктування (що більше вираженість дефіциту заліза, то краще всмоктування). Найбільш активний процес всмоктування відбувається у дванадцятипалій та тонкій кишці. Фолієва кислота – вітамін групи В, стимулює еритропоез, бере участь у синтезі амінокислот, нуклеїнових кислот, пуринів, піримідинів, в обміні холіну. Біофер у лікарській формі таблетки жувальні не викликає фарбування емалі зубів.Показання до застосуванняЛікування латентного та клінічно вираженого дефіциту заліза (залізодефіцитної анемії). Профілактика дефіциту заліза та фолієвої кислоти, у тому числі, до, під час та після вагітності (у період лактації).Протипоказання до застосуванняВік до 12 років. Навантаження залізом (гемохроматоз). Порушення утилізації заліза (свинцева анемія, сидероахрестична анемія, таласемія). Незалізодефіцитні анемії (гемолітична анемія, мегалобластна анемія, спричинена нестачею вітаміну В12). З обережністю: слід застосовувати препарат при виразковій хворобі шлунка та 12-палої кишки, а також при запальних захворюваннях ШКТ. Одна таблетка Біофера містить 0,06 хлібних одиниць, що необхідно враховувати при призначенні пацієнтам з цукровим діабетом.Вагітність та лактаціяУ контрольованих дослідженнях у вагітних жінок у другому та третьому триместрах вагітності не було відзначено небажаного впливу препарату на матір та плід. Під час першого триместру вагітності препарат слід застосовувати лише у випадку, якщо потенційна користь від застосування препарату у матері перевищує можливий ризик для плода.Побічна діяДуже рідко (більше або дорівнює 0,001% і менше 0,01%) можуть відзначатися ознаки подразнення шлунково-кишкового тракту, такі як відчуття переповнення, тиску в епігастральній ділянці, нудота, запор або діарея, а також алергічні реакції на фолієву кислоту. Можливе темне фарбування стільця, обумовлене виділенням невсмоктаного заліза (клінічного значення не має).Взаємодія з лікарськими засобамиВзаємодія з іншими лікарськими засобами не виявлено.Спосіб застосування та дозиВсередину. Дозування препарату та тривалість терапії залежать від вираженості дефіциту заліза. Добова доза препарату може прийматись один раз на день. Біофер у таблетках слід приймати під час або одразу після їди. Їх можна розжовувати або ковтати повністю. Діти старше 12 років, дорослі та годуючі матері: лікування клінічно вираженого дефіциту заліза (залізодефіцитної анемії) – по 1 таблетці 1-3 рази на день протягом 3-5 місяців до нормалізації рівня гемоглобіну в крові. Після цього прийом препарату слід продовжити протягом ще декількох місяців для того, щоб відновити запаси заліза в організмі (1 таблетка на день). Вагітним жінкам слід приймати по 1 таблетці Біофера 2-3 рази на день до нормалізації гемоглобіну. Потім терапію слід продовжити в режимі по 1 таблетці 1 раз на день як мінімум до пологів для відновлення запасів заліза. Для терапії латентного дефіциту заліза та для профілактики недостатності заліза та фолієвої кислоти пацієнтам слід приймати по 1 таблетці препарату 1 раз на день. Тривалість лікування залізодефіцитної анемії становить 3-5 місяців до нормалізації запасів заліза в організмі для вагітних, як мінімум, до пологів. Тривалість лікування латентного дефіциту заліза становить 1-2 місяці.ПередозуванняДо цього часу у випадках передозування препарату не повідомлялося ні про інтоксикацію, ні про ознаки перевантаження залізом.Запобіжні заходи та особливі вказівкиОдна таблетка Біофера містить 0,06 хлібних одиниць, що необхідно враховувати при призначенні пацієнтам з цукровим діабетом.Умови відпустки з аптекЗа рецептомВідео на цю тему
13 500,00 грн
448,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
2 450,00 грн
834,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
3 850,00 грн
1 180,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
5 538,00 грн
1 180,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
1 816,00 грн
1 180,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
20 440,00 грн
1 180,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
2 064,00 грн
1 200,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
1 908,00 грн
664,00 грн
Склад, форма випуску та упаковкаРозчин – 1 шприц: Активна речовина: епоетин альфа (рекомбінантний еритропоетин людини) 2000 МО. Допоміжні речовини: альбумін розчин (у перерахунку на сухий альбумін), натрію цитрату пентасесквігідрат -г або натрію цитрату дигідрат - 4.776 мг, натрію хлорид - 5.84 мг, лимонної кислоти моногідрат - 0.057 мг, вода . 1 мл - шприци (1) - упаковки осередкові контурні (1) - пачки картонні з контролем першого розтину.Опис лікарської формиРозчин для внутрішньовенного та підшкірного введення; прозорий, безбарвний.Фармакотерапевтична групаЕпоетин альфа - глікопротеїд, що специфічно стимулює еритропоез, активує мітоз і дозрівання еритроцитів з клітин-попередників еритроцитарного ряду. Рекомбінантний епоетин альфа синтезується в клітинах ссавців, у які вбудований ген, що кодує людський еритропоетин. За своїм складом, біологічними та імунологічними властивостями епоетин альфа ідентичний природному еритропоетину людини. Введення епоетину альфа призводить до підвищення рівнів гемоглобіну та гематокриту, поліпшення кровопостачання тканин та роботи серця. Найбільш виражений ефект від застосування епоетину альфа спостерігається при анеміях, що зумовлені хронічною нирковою недостатністю. У дуже рідкісних випадках при тривалому застосуванні еритропоетину для терапії анемічних станів може спостерігатися утворення нейтралізуючих антитіл до еритропоетину з розвитком парціальної червоноклітинної аплазії або без неї.ФармакокінетикаПри внутрішньовенному введенні епоетину альфа у здорових осіб та хворих з уремією T1/2 становить 5-6 год. При підшкірному введенні епоетину альфа його концентрація в крові наростає повільно і досягає максимуму в період від 12 до 18 годин після введення, T1/2; становить 16-24 год. Біодоступність епоетину альфа при підшкірному введенні становить 25-40%. Чи не кумулює.Клінічна фармакологіяСтимулятор еритропоезу.Показання до застосуванняАнемія у хворих із хронічною нирковою недостатністю, у т.ч. що знаходяться на гемодіалізі; профілактика та лікування анемій у хворих із солідними пухлинами, анемія у яких стала наслідком проведення протипухлинної терапії; профілактика та лікування анемій у хворих з мієломною хворобою, неходжкінськими лімфомами низького ступеня злоякісності, хронічним лімфолейкозом, у хворих з ревматоїдним артритом; в рамках передепозитної програми перед широким хірургічним втручанням у хворих з рівнем гематокриту, рівним 33-39%, для полегшення збору аутологічної крові та зменшення ризику, пов'язаного з використанням алогенних гемотрансфузій, якщо очікувана потреба в переливається крові перевищує кількість, яке можна отримати без застосування епоетину альфа; перед проведенням великої операції з очікуваною крововтратою 900-1800 мл у дорослих пацієнтів, які не мають анемії або з легким та середнім ступенем анемії (рівень гемоглобіну 100-130 г/л) для зменшення потреби в алогенних гемотрансфузіях та полегшення відновлення еритропе; профілактика та лікування анемій у хворих, інфікованих вірусом імунодефіциту людини (ВІЛ), викликаних застосуванням зидовудину, при рівні ендогенного еритропоетину менше 500 МО/мл; лікування та профілактика анемії у недоношених дітей, які народилися з низькою масою тіла до 1.5 кг.Протипоказання до застосуванняПідвищена чутливість до компонентів препарату; парціальна червоноклітинна аплазія після раніше проведеної терапії будь-яким еритропоетином; неконтрольована артеріальна гіпертензія; неможливість проведення адекватної антикоагулянтної терапії; при тяжких оклюзійних захворюваннях коронарних, сонних, мозкових та периферичних артерій та їх наслідках, включаючи гострий та нещодавно перенесений інфаркт міокарда та гостре порушення мозкового кровообігу (в рамках передепозитної програми збору крові перед хірургічними операціями). З обережністю: злоякісні новоутворення, епілептичний синдром (в т.ч. за наявності в анамнезі), тромбоцитоз, тромбоз (в анамнезі), серповидно-клітинна анемія, залізо-, В12- або фолієводефіцитні стани, порфірія, хронічна печена.Вагітність та лактаціяТ.к. як немає достатнього досвіду застосування еритропоетину при вагітності та лактації у людини, епоетин альфа слід призначати тільки в тому випадку, якщо очікувані переваги від його застосування перевищують можливий ризик для плода та матері. Невідомо, чи виділяється епоетин альфа з грудним молоком, тому при необхідності застосування препарату Ерафон® у період лактації слід припинити грудне вигодовування. Застосування у дітей Застосування можливе згідно з режимом дозування.Побічна діяНа початку лікування можливі грипоподібні симптоми: запаморочення, сонливість, гарячковий стан, головний біль, міалгія, артралгія. З боку серцево-судинної системи: ;дозозалежне підвищення АТ, погіршення перебігу артеріальної гіпертензії (найчастіше у пацієнтів з хронічною нирковою недостатністю), в окремих випадках - гіпертонічний криз, різке підвищення АТ з симптомами енцефалопатії (головний біль, сплутаність свідомості) та генералізованими тоніками -клонічними судомами. З боку органів кровотворення: тромбоцитоз, в окремих випадках - тромбози шунта або артеріовенозної фістули (у пацієнтів на гемодіалізі зі схильністю до артеріальної гіпотензії або з аневризмою, стенозом тощо), аплазія еритроцитарного паростка. Алергічні реакції: шкірний висип (слабко або помірно виражений), екзема, кропив'янка, свербіж, ангіоневротичний набряк. Місцеві реакції: гіперемія, печіння, слабка або помірна болючість у місці введення (частіше виникають при підшкірному введенні). З боку лабораторних показників: зниження концентрації феритину у сироватці, при уремії – гіперкаліємія, гіперфосфатемія. Інші: ускладнення, пов'язані з порушенням дихання або зі зниженням АТ, імунні реакції (індукція утворення антитіл), загострення порфірії.Взаємодія з лікарськими засобамиЗнижує концентрацію циклоспорину через збільшення ступеня зв'язування його з еритроцитами (може виникнути необхідність корекції дози циклоспорину). Фармацевтично несумісний із розчинами інших лікарських засобів.Спосіб застосування та дозиЛікування анемії у хворих з хронічною нирковою недостатністю Дорослі пацієнти, які перебувають на гемодіалізі Еральфон® ;вводять підшкірно або внутрішньовенно в кінці сеансу діалізу. При зміні способу введення препарат вводять у колишній дозі, потім дозу за необхідності коригують (при підшкірному способі введення препарату для досягнення однакового терапевтичного ефекту потрібна доза на 20-30% менше, ніж при внутрішньовенному введенні). Лікування препаратом включає два етапи: 1. ;Етап корекції: при підшкірному введенні препарату початкова разова доза становить 30 МО/кг 3 рази на тиждень. При внутрішньовенному введенні препарату початкова разова доза становить 50 МО/кг 3 рази на тиждень. Період корекції триває до досягнення оптимального рівня гемоглобіну (100-120 г/л у дорослих і 95-110 г/л у дітей) і гематокриту (30-35%). Ці показники необхідно контролювати щотижня. Можливі такі ситуації: 1) Гематокріт підвищується від 0,5 до 1% на тиждень. В даному випадку дозу не змінюють до досягнення оптимальних показників. 2) Швидкість приросту гематокриту менше ніж 0.5% на тиждень. У цьому випадку потрібне підвищення разової дози в 1.5 рази. 3) Швидкість приросту понад 1% на тиждень. У цьому випадку необхідно зменшити разову дозу препарату в 1.5 рази. 4) Гематокріт залишається низьким або знижується. Необхідно проаналізувати причини резистентності, перш ніж збільшити дозу препарату. Ефективність терапії залежить від правильно підібраної індивідуальної схеми лікування. 2. ;Етап підтримуючої терапії: для підтримки гематокриту на рівні 30-35% дозу препарату, що застосовується на етапі корекції, слід зменшити у 1.5 рази. Потім підтримуючу дозу препарату підбирають індивідуально з урахуванням динаміки рівнів гематокриту та гемоглобіну. У ;дітей, що знаходяться на гемодіалізі, ;початкова доза ;становить 50 ОД/кг 3 рази на тиждень. При необхідності разову дозу збільшують 1 раз на 4 тижні. на 25 ОД/кг до досягнення оптимальної концентрації гемоглобіну. ;Підтримуюча доза ;у ;дітей з масою тіла менше 10 кг ;- 75-150 ОД/кг (в середньому 100 ОД/кг) 3 рази на тиждень, ;10-30 кг ;- 60-150 ОД/кг (у середньому 75 ОД/кг) 3 рази на тиждень, більше 30 кг; - 30-100 ОД/кг (в середньому 33 ОД/кг) 3 рази на тиждень. Дорослим переддіалізним пацієнтам; початкова доза вводиться підшкірно або внутрішньовенно в 3 рази по 50 ОД/кг на тиждень. При необхідності разову дозу збільшують 1 раз на 4 тижні. на 25 ОД/кг до досягнення оптимальної концентрації гемоглобіну. Підтримуюча доза - 17-33 ОД/кг підшкірно або внутрішньовенно 3 рази на тиждень. Профілактика та лікування анемії у хворих із солідними пухлинами Перед початком лікування рекомендується провести визначення рівня ендогенного еритропоетину. При концентрації сироваткового еритропоетину менше 200 МО/мл, початкова доза препарату становить при внутрішньовенному способі введення 150 МО/кг 3 рази на тиждень. Як альтернатива початкова доза може становити 40 000 МО 1 раз на тиждень п/к. Якщо через 4 тижні лікування рівень гемоглобіну підвищився і становить не менше 10 г/л або кількість ретикулоцитів збільшилася більш ніж на 40 000 клітин/мкл понад вихідний рівень, то доза препарату залишається незмінною (150 МО/кг маси тіла 3 рази на тиждень). Якщо через 4 тижні лікування підвищення рівня гемоглобіну становить менше 10 г/л та підвищення кількості ретикулоцитів становить менше 40 000 клітин/мкл у порівнянні з вихідним рівнем, то протягом наступних 4 тижнів дозу збільшують до 300 МО/кг маси тіла 3 рази на тиждень або до 60000 МО 1 раз на тиждень. Якщо після додаткових 4 тижнів лікування при дозі препарату 300 МО/кг або 60 000 МО 1 раз на тиждень концентрація гемоглобіну підвищилася і становить не менше 10 г/л або кількість ретикулоцитів збільшилася більш ніж на 40 000 клітин/мкл, зберігають існуючу дозу препарату (300 МО/кг маси тіла тричі на тиждень). Якщо через 4 тижні лікування в дозі 300 МО/кг маси тіла або 60 000 МО 1 раз на тиждень концентрація гемоглобіну підвищується менш ніж на 10 г/л і підвищення кількості ретикулоцитів становить менше 40 000 клітин/мкл порівняно з вихідною кількістю, то в протягом наступних 4 тижнів лікування слід припинити. У разі підвищення рівня гемоглобіну на понад 20 г/л протягом місяця, дозу препарату необхідно зменшити на 25%. Якщо рівень гемоглобіну перевищує 120 г/л, необхідно призупинити лікування до зниження рівня гемоглобіну нижче 120 г/л і потім продовжити введення препарату Еральфон у дозі на 25% нижче початкової. Терапія препаратом має тривати протягом місяця після закінчення курсу хіміотерапії. Рівень феритину сироватки (або рівень сироваткового заліза) необхідно визначати у всіх пацієнтів до початку та в процесі лікування препаратом. За потреби призначається додатковий прийом заліза. Профілактика та лікування анемії у хворих з ВІЛ інфекцією Рекомендується до початку лікування препаратом Еральфон®; визначити вихідний рівень ендогенного еритропоетину в сироватці крові. Проведені дослідження показують, що при рівні еритропоетину понад 500 МО/мл ефект від терапії препаратом є малоймовірним. 1. ;Етап корекції: препарат призначається в дозі 100 МО/кг 3 рази на тиждень підшкірно або внутрішньовенно протягом 8 тижнів. Якщо після закінчення 8 тижнів терапії не вдалося досягти задовільного ефекту (наприклад, знизити потребу в гемотрансфузіях або досягти підвищення концентрації гемоглобіну), доза може поетапно збільшуватися (не частіше, ніж 1 раз на 4 тижні) на 50-100 МО/кг 3 рази тиждень. Якщо не вдалося досягти задовільного ефекту від терапії препаратом Еральфон® у дозі 300 МО/кг 3 рази на тиждень, то поява відповіді на подальшу терапію у більш високих дозах є малоймовірною. 2. ;Етап підтримуючої терапії: ;після досягнення задовільного ефекту у фазі корекції анемії підтримуюча доза повинна забезпечити рівень гематокриту в межах 30-35% залежно від зміни дози зидовудину, наявності супутніх інфекційних чи запальних захворювань. При гематокриті понад 40% слід припинити введення препарату до зниження гематокриту до 36%. При відновленні терапії доза епоетину альфа має бути знижена на 25% з подальшою корекцією для підтримки необхідного рівня гематокриту. Рівень феритину сироватки (або рівень сироваткового заліза) необхідно визначати у всіх пацієнтів до початку та в процесі лікування препаратом. За потреби призначається додатковий прийом заліза. Профілактика та лікування анемії у хворих з мієломною хворобою, неходжкінськими лімфомами низького ступеня злоякісності та з хронічним лімфолейкозом У цих хворих доцільність лікування епоетин альфа обумовлюється неадекватним синтезом ендогенного еритропоетину на тлі розвитку анемії. При концентрації гемоглобіну нижче 100 г/л і сироваткового еритропоетину нижче 100 МО/мл Ерафон® вводять п/к у стартовій дозі 100 МО/кг 3 рази на тиждень або тижневу дозу 1 раз на тиждень. Лабораторний контроль гемодинамічних показників проводять щотижня. При необхідності дозу препарату коригують у бік збільшення або зменшення кожні 3-4 тижні. Якщо при досягненні тижневої дози 600 МО/кг збільшення рівня гемоглобіну не спостерігається, подальше застосування епоетину альфа слід скасувати як неефективне. Профілактика та лікування анемії у хворих з ревматоїдним артритом У хворих на ревматоїдний артрит спостерігається придушення синтезу ендогенного еритропоетину під впливом підвищеної концентрації протизапальних цитокінів. Лікування анемії у цих хворих проводять препаратом при підшкірному введенні в дозі 50-75 МО/кг 3 рази на тиждень. При збільшенні рівня гемоглобіну менш як на 10 г/л через 4 тижні лікування дозу препарату збільшують до 150-200 МО/кг 3 рази на тиждень. Подальше підвищення дози є недоцільним. Лікування та профілактика анемії у недоношених дітей, які народилися з низькою масою тіла Еральфон® вводять підшкірно в дозі 200 МО/кг 3 рази на тиждень, починаючи з 6 дня життя, до досягнення цільових показників рівнів гемоглобіну і гематокриту, але не більше 6 тижнів. Дорослі пацієнти, які беруть участь у програмі збирання аутологічної крові перед хірургічними втручаннями Препарат рекомендується вводити внутрішньовенно. Епоетин альфа слід вводити після закінчення процедури збирання крові. Перед призначенням препарату слід врахувати всі протипоказання до збирання аутологічної крові. Перед хірургічним втручанням Еральфон® слід призначати 2 рази на тиждень протягом 3 тижнів. При кожному відвідуванні лікаря у хворого забирають порцію крові (якщо гематокрит ≥33% та/або рівень гемоглобіну ≥110 г/л) та зберігають для аутологічної трансфузії. Рекомендована доза препарату Еральфон® - 600 МО/кг маси тіла 2 рази на тиждень. Зміст феритину сироватки (або рівень сироваткового заліза) необхідно визначати у всіх пацієнтів до початку та в процесі лікування препаратом. За потреби призначається додатковий прийом заліза. За наявності анемії її причина має бути встановлена на початок терапії епоетином альфа. Необхідно в найкоротші терміни забезпечити адекватне надходження заліза в організм, призначивши перорально препарат заліза в дозі 200 мг/сут (з розрахунку двовалентне залізо), і підтримувати надходження заліза цьому рівні протягом усього курсу терапії. Пацієнти у перед- та післяопераційному періоді, які не беруть участь у програмі збору аутологічної крові Рекомендується використовувати підшкірне введення препарату в дозі 600 МО/кг маси тіла на тиждень протягом 3 тижнів, що передують операції (21-й, 14-й та 7-й дні перед операцією), та в день операції. При необхідності, коли за медичними показаннями необхідно скоротити передопераційний період, Еральфон® можна призначати щодня в дозі 300 МО/кг маси тіла протягом 10 днів до операції, в день операції і протягом 4 днів після операції. Якщо рівень гемоглобіну в передопераційному періоді досягає 150 г/л та вище, застосування епоетину альфа слід припинити. До початку терапії епоетин альфа необхідно переконатися у відсутності у пацієнтів дефіциту заліза. Усі пацієнти повинні отримувати адекватну кількість заліза (перорально 200 мг на добу із розрахунку на двовалентне залізо) протягом усього курсу лікування.По можливості слід забезпечити додаткове пероральне надходження заліза на початок терапії епоетином альфа задля забезпечення адекватного депо заліза в організмі хворого. Порядок роботи шприца З автоматичним пристроєм захисту голки: ;після завершення ін'єкції голка та шприц перемістяться назад у захисний пристрій. Слід уникати контакту із затискачами під час підготовки шприца. Пристрій активується натисканням на шток до затискачів. Слід уважно оглянути попередньо заповнений скляний шприц із захисним пристроєм. Зняти захисний ковпачок із голки. Провести ін'єкцію відповідно до стандартної процедури. Натиснути на шток великим пальцем і утримувати доти, доки вся доза препарату не буде введена. Захисний пристрій не активується, доки вся доза препарату не буде введена. Вийняти голку, відпустити шток, дозволити захисному кожуху переміститися вперед доти, доки голка повністю не буде захищена і заблокована на місці. З неавтоматичним пристроєм захисту голки: провести ін'єкцію відповідно до стандартної процедури. Під час ін'єкції слід тримати пальці на захисному кожусі, щоб запобігти передчасній активації захисного пристрою. Після ін'єкції перемістити захисний пристрій вздовж голки. Звукове клацання вкаже на правильність дії. Під час усієї процедури пальці повинні бути позаду голки.ПередозуванняСимптоми: посилення побічних ефектів. Лікування: ; симптоматичне. При високому рівні гемоглобіну – кровопускання.Запобіжні заходи та особливі вказівкиПід час лікування необхідно щотижня контролювати артеріальний тиск і проводити загальний аналіз крові (включаючи тромбоцити, гематокрит, феритин). У перед- та післяопераційному періоді рівня гемоглобіну слід контролювати частіше, якщо вихідний становив менше 140 г/л. Необхідно пам'ятати, що епоетин альфа при лікуванні анемії не замінює гемотрансфузію, але знижує необхідність її повторного застосування. У хворих з контрольованою артеріальною гіпертензією або тромботичними ускладненнями в анамнезі може знадобитися підвищення дози гіпотензивних лікарських засобів та/або антикоагулянтів відповідно. При призначенні пацієнтам з печінковою недостатністю можливе уповільнення метаболізму епоетину альфа та виражене посилення еритропоезу. Безпека застосування препарату цієї категорії пацієнтів не встановлена. Хоча препарат стимулює еритропоез, не можна виключити можливість впливу епоетину альфа на зростання деяких типів пухлин, в т.ч. кісткового мозку. Слід враховувати можливість, що передопераційне підвищення рівня гемоглобіну може бути сприятливим чинником розвитку тромботичних ускладнень. Перед проведенням планового хірургічного втручання пацієнти повинні мати адекватну профілактичну антиагрегантну терапію. У перед- та післяопераційному періоді препарат не рекомендують призначати пацієнтам із вихідним рівнем гемоглобіну більше 150 г/л. У дорослих пацієнтів з хронічною нирковою недостатністю, клінічно вираженою ІХС або хронічною серцевою недостатністю рівень гемоглобіну не повинен перевищувати 100-120 г/л. Перед початком лікування слід виключити можливі причини неадекватної реакції на препарат (дефіцит заліза, фолієвої кислоти, ціанокобаламіну, тяжке отруєння солями алюмінію, супутні інфекції, запальні процеси та травми, приховані кровотечі, гемоліз, фіброз кісткового мозку різної етіології) та при необхідності. До початку лікування слід оцінити запаси заліза в організмі. У більшості хворих з хронічною нирковою недостатністю, у онкологічних та ВІЛ-інфікованих пацієнтів концентрація феритину в плазмі зменшується одночасно зі збільшенням рівня гематокриту. Концентрацію феритину необхідно визначати протягом усього курсу лікування. Якщо вона становить менше 100 нг/мл, рекомендується замісна терапія препаратами заліза для прийому внутрішньо з розрахунку 200-300 мг на добу (100-200 мг на добу для дітей). Недоношеним дітям пероральна терапія препаратами заліза в дозі 2 мг на добу повинна призначатися якомога раніше. Пацієнти, які здають аутологічну кров і перебувають у перед- або післяопераційному періоді, повинні також отримувати адекватну кількість заліза внутрішньо у дозі 200 мг на добу. У пацієнтів з хронічною нирковою недостатністю корекція анемії може спричинити поліпшення апетиту та збільшення всмоктування калію та білків. Може знадобитися періодичне коригування параметрів діалізу для підтримки концентрації сечовини, креатиніну та калію в межах норми. У пацієнтів із хронічною нирковою недостатністю необхідно контролювати рівень електролітів у сироватці крові. За наявними даними застосування епоетину альфа у переддіалізних пацієнтів не прискорює прогресування хронічної ниркової недостатності. Через підвищення гематокриту часто необхідно збільшити дозу гепарину під час гемодіалізу. При неадекватній гепаринізації можливі закупорка діалізної системи, тромбоз судинного доступу, особливо у хворих з тенденцією до гіпотензії або з ускладненнями артеріовенозної фістули (стеноз, аневризм та ін.). У таких хворих рекомендується профілактика тромбозів. При застосуванні у жінок репродуктивного віку з анемією на тлі хронічної ниркової недостатності можливе відновлення менструацій. Пацієнтку слід попередити про можливість настання вагітності та необхідність застосування надійних методів контрацепції до початку терапії. В експериментальних дослідженнях на щурах та кроликах не виявлено тератогенну дію при внутрішньовенному введенні у дозах до 500 ОД/кг маси тіла на добу; у вищих дозах відмічено слабке, статистично незначне зниження фертильності. Враховуючи можливий більш виражений ефект препарату, його доза не повинна перевищувати дозу рекомбінантного еритропоетину, який використовувався на попередньому курсі лікування. Протягом перших двох тижнів дозу не змінюють, оцінюють співвідношення доза/відповідь. Після цього доза може бути зменшена або збільшена за наведеною вище схемою. Вплив на здатність до керування транспортними засобами та механізмами У період лікування, до встановлення оптимальної підтримуючої дози, пацієнтам з хронічною нирковою недостатністю, необхідно дотримуватися обережності при керуванні автотранспортом та зайнятті іншими потенційно небезпечними видами діяльності, що вимагають підвищеної концентрації уваги та швидкості психомоторних реакцій (збільшення ризику підвищення АТ на початку терапії).Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
3 630,00 грн
1 180,00 грн
Склад, форма випуску та упаковкаРозчин – 1 амп. або шприц: Активна речовина: Епоетин альфа (РЕПОЕТИН-СП - рекомбінантний еритропоетин людини) 2000 ME; Допоміжні речовини: альбумін розчин, натрію цитрату пентасесквігідрат або натрію цитрату дигідрат, натрію хлорид, лимонної кислоти моногідрат, вода для ін'єкцій. По 1 мл у ампули безбарвного нейтрального скла з кольоровим кільцем розлому або з кольоровою точкою та насічкою. На ампули додатково наносять одне, два або три кольорові кільця та/або двомірний штрих-код, та/або буквено-цифрове кодування або без додаткових кольорових кілець, двомірного штрих-коду, буквено-цифрового кодування. По 5 ампул в контурній комірковій упаковці з полівінілхлоридної плівки і фольги алюмінієвої лакованої або плівки багатошарової, або без фольги і плівки. 1 або 2 контурні коміркові упаковки разом з інструкцією із застосування в пачці з картону. Пачка з двох сторін заклеюється наклейками із самоклеючого матеріалу для контролю розтину. 0,3 мл 1000 ME; 0,4 мл 4000 ME в шприц стерильний градуйований скляний з голкою, захисним ковпачком, з додатковим автоматичним або неавтоматичним пристроєм для захисту голки після використання шприца або без нього. По 1, 2 або 3 шприци в контурній комірковій упаковці з плівки полівінілхлоридної або поліетилен-терефталатної та плівки багатошарової або поліпропіленової або поліетиленової, або пакувального паперу з полімерним покриттям, або паперу для пакування медичних виробів, або фольги алюмінієвої. 1 або 2 контурні коміркові упаковки разом з інструкцією із застосування в пачці з картону. Пачку з двох сторін заклеюють наклейками з самоклеючого матеріалу для контролю розтину. 0,3 мл 2000 ME; 0,5 мл 2000 МЕ; 0,6 мл 10000 МО; 1,0 мл по 10000 ME в шприц стерильний градуйований скляний з голкою, захисним ковпачком, з додатковим автоматичним або неавтоматичним пристроєм для захисту голки після використання шприца або без нього. По 1, 2 або 3 шприци в контурній комірковій упаковці з плівки полівінілхлоридної або поліетилентерефталатної та плівки багатошарової або поліпропіленової, або поліетиленової, або пакувального паперу з полімерним покриттям, або паперу для пакування медичних виробів, або фольги алюмінієвої. 1 або 2 контурні коміркові упаковки разом з інструкцією із застосування в пачці з картону. 5 контурних осередкових упаковок по 2 шприци без пристрою для захисту голки разом із інструкцією із застосування в пачці з картону. Пачку з двох сторін заклеюють наклейками з самоклеючого матеріалу для контролю розтину. Розчин 10000 МО/мл 0,25 мл (2500 ME); 0,6 мл (6000 ME); 0,8 мл (8000 ME) в шприц стерильний градуйований скляний з голкою, захисним ковпачком, з додатковим автоматичним або неавтоматичним пристроєм для захисту голки після використання шприца або без нього. По 3 шприци в контурній осередковій упаковці з полівінілхлоридної плівки або поліетилентерефталатної та плівки багатошарової або поліпропіленової, або поліетиленової, або пакувального паперу з полімерним покриттям, або паперу для пакування медичних виробів, або фольги алюмінієвої лакованої. 1 або 2 контурні коміркові упаковки разом з інструкцією із застосування в пачці з картону. Пачка з двох сторін заклеюється наклейками із самоклеючого матеріалу для контролю розтину.Опис лікарської формиПрозора безбарвна рідина.Фармакотерапевтична групаГемопоезу стимулятор.ФармакокінетикаПри внутрішньовенному введенні епоетину альфа у здорових осіб і хворих з уремією період напіввиведення становить 5-6 годин. . Біодоступність епоетину альфа при підшкірному введенні становить 25-40%. Чи не кумулює.ФармакодинамікаЕпоетин альфа - глікопротеїд, що специфічно стимулює еритропоез, активує мітоз і дозрівання еритроцитів з клітин-попередників еритроцитарного ряду. Рекомбінантний епоетин альфа синтезується в клітинах ссавців, у які вбудований ген, що кодує людський еритропоетин. За своїм складом, біологічними та імунологічними властивостями епоетин альфа ідентичний природному еритропоетину людини. Введення епоетину альфа призводить до підвищення рівнів гемоглобіну та гематокриту, поліпшення кровопостачання тканин та роботи серця. Найбільш виражений ефект від застосування епоетину альфа спостерігається при анеміях, що зумовлені хронічною нирковою недостатністю. У дуже поодиноких випадках,при тривалому застосуванні еритропоетину для терапії анемічних станів може спостерігатися утворення нейтралізуючих антитіл до еритропоетину з розвитком парціальної червоноклітинної аплазії або без неї.Показання до застосуванняанемія у хворих з хронічною нирковою недостатністю, у тому числі, які перебувають на гемодіалізі; профілактика та лікування анемій у хворих із солідними пухлинами, анемія у яких стала наслідком проведення протипухлинної терапії; профілактика та лікування анемій у хворих на інфікований вірусом імунодефіциту людини (ВІЛ), викликаних застосуванням зидовудину, при рівні ендогенного еритропоетину менше 500 МО/мл; профілактика та лікування анемій у хворих з мієломною хворобою, неходзькинськими лімфомами низького ступеня злоякісності, хронічним лімфолейкозом, у хворих з ревматоїдним артритом; лікування та профілактика анемії у недоношених дітей, які народилися з низькою масою тіла до 1,5 кг; в рамках передепозитної програми перед широким хірургічним втручанням у хворих з рівнем гематокриту, рівним 33-39%, для полегшення збору аутологічної крові та зменшення ризику, пов'язаного з використанням алогенних гемотрансфузій, якщо очікувана потреба в переливається крові перевищує кількість, яке можна отримати без застосування епоетину альфа; перед проведенням великої операції з очікуваною крововтратою 900-1800 мл у дорослих пацієнтів, які не мають анемії або з легким та середнім ступенем анемії (рівень гемоглобіну 100-130 г/л) для зменшення потреби в алогенних гемотрансфузіях та полегшення відновлення еритропе.Протипоказання до застосуванняпідвищена чутливість до препарату або його компонентів; парціальна червоноклітинна аплазія після раніше проведеної терапії будь-яким еритропоетином; неконтрольована артеріальна гіпертензія; неможливість проведення адекватної антикоагулянтної терапії; при тяжких оклюзійних захворюваннях коронарних, сонних, мозкових та периферичних артерій та їх наслідках, включаючи гострий та нещодавно перенесений інфаркт міокарда та гостре порушення мозкового кровообігу (в рамках передепозитної програми збору крові перед хірургічними операціями). З обережністю: злоякісні новоутворення, епілептичний синдром (в т.ч. за наявності в анамнезі), тромбоцитоз, тромбоз (в анамнезі), серповидно-клітинна анемія, залізо-, В12- або фолієводефіцитні стани, порфірія, хронічна печінкова недостатність.Вагітність та лактаціяОскільки немає достатнього досвіду застосування еритропоетину при вагітності та лактації у людини, епоетин альфа слід призначати лише в тому випадку, якщо очікувані переваги від його застосування перевищують можливий ризик для плода та матері. Невідомо, чи виділяється епоетин альфа із грудним молоком.Побічна діяНа початку лікування може відзначатись грипоподібна симптоматика: запаморочення, сонливість, гарячковий стан, головний біль, міалгія, артралгія. З боку серцево-судинної системи: дозозалежне підвищення артеріального тиску, погіршення перебігу артеріальної гіпертензії (найчастіше у пацієнтів з хронічною нирковою недостатністю), в окремих випадках – гіпертонічний криз, різке підвищення артеріального тиску з симптомами енцефалопатії (головний біль, сплутаність свідомості) та генерал. тоніко-клонічними судомами. З боку органів кровотворення: тромбоцитоз, в окремих випадках – тромбози шунту або артеріовенозної фістули (у пацієнтів на гемодіалізі зі схильністю до артеріальної гіпотензії або з аневризмою, стенозом тощо), аплазія еритроцитарного паростка. Алергічні реакції: шкірний висип (слабко або помірно виражений), екзема, кропив'янка, свербіж, ангіоневротичний набряк. Місцеві реакції: гіперемія, печіння, слабка або помірна болючість у місці введення (частіше виникають при підшкірному введенні). З боку лабораторних показників: зниження концентрації феритину у сироватці, при уремії – гіперкаліємія, гіперфосфатемія. Інші: ускладнення, пов'язані з порушенням дихання або зниженням артеріального тиску, імунні реакції (індукція утворення антитіл), загострення порфірії.Взаємодія з лікарськими засобамиЗнижує концентрацію циклоспорину через збільшення ступеня зв'язування його з еритроцитами (може виникнути необхідність корекції дози циклоспорину). Фармацевтично несумісний із розчинами інших лікарських засобів.Спосіб застосування та дозиЛікування анемії у хворих з хронічною нирковою недостатністю Дорослі пацієнти, які перебувають на гемодіалізі Еральфон вводять підшкірно або внутрішньовенно в кінці сеансу діалізу. При зміні способу введення препарат вводять у колишній дозі, потім дозу при необхідності коригують (при підшкірному способі введення препарату для досягнення однакового терапевтичного ефекту потрібна доза на 20-30% менше, ніж при внутрішньовенному введенні). Лікування препаратом включає два етапи: 1 Етап корекції: при підшкірному введенні препарату початкова разова доза становить 30 МО/кг тричі на тиждень. При внутрішньовенному введенні препарату початкова разова доза становить 50 МО/кг тричі на тиждень. Період корекції триває до досягнення оптимального рівня гемоглобіну (100-120 г/л у дорослих і 95-110 г/л у дітей) і гематокриту (30-35 %). Ці показники необхідно контролювати щотижня. Можливі такі ситуації: Гематокріт підвищується від 0,5 до 1,0% на тиждень. У цьому випадку дозу не змінюють до досягнення оптимальних показників; Швидкість приросту гематокриту менше 0,5% на тиждень. У цьому випадку необхідно підвищення разової дози в 1,5 рази. Швидкість приросту понад 1,0% на тиждень. У цьому випадку необхідно зменшити разову дозу препарату в 1,5 рази.; Гематокріт залишається низьким або знижується. Необхідно проаналізувати причини резистентності, перш ніж збільшити дозу препарату. Ефективність терапії залежить від правильно підібраної індивідуальної схеми лікування. Етап підтримуючої терапії: для підтримки гематокриту на рівні 30-35% дозу препарату, що застосовується на етапі корекції, слід зменшити у 1,5 рази. Потім підтримуючу дозу препарату підбирають індивідуально з урахуванням динаміки рівнів гематокриту та гемоглобіну. У дітей, які перебувають на гемодіалізі, початкова доза становить 50 ОД/кг тричі на тиждень. При необхідності разову дозу підвищують 1 раз на 4 тижні на 25 ОД/кг до досягнення оптимальної концентрації гемоглобіну. Підтримуюча доза у дітей з масою тіла менше 10 кг - 75-150 ОД/кг (загалом 100 ОД/кг) 3 рази на тиждень, 10-30 кг - 60-150 ОД/кг (загалом 75 ОД/кг) 3 рази на тиждень, більше 30 кг – 30-100 ОД/кг (в середньому 33 ОД/кг) 3 рази на тиждень. Дорослим переддіалізним пацієнтам початкова доза вводиться підшкірно або внутрішньовенно 3 рази по 50 ОД/кг на тиждень. При необхідності разову дозу збільшують один раз на 4 тижні на 25 ОД/кг до досягнення оптимальної концентрації гемоглобіну. Підтримуюча доза – 17-33 ОД/кг 3 рази на тиждень. Профілактика та лікування анемії у хворих із солідними пухлинами Перед початком лікування рекомендується провести визначення рівня ендогенного еритропоетину. При концентрації сироваткового еритропоетину менше 200 МО/мл початкова доза препарату становить при внутрішньовенному способі введення 150 МО/кг 3 рази на тиждень. Якщо через 4 тижні лікування рівень гемоглобіну підвищився і становить не менше 10 г/л або кількість ретикулоцитів збільшилася більш ніж на 40 000 клітин/мкл понад вихідний рівень, то доза препарату залишається незмінною (150 МО/кг маси тіла 3 рази на тиждень). Якщо через 4 тижні лікування підвищення рівня гемоглобіну становить менше 10 г/л та підвищення кількості ретикулоцитів становить менше 40 000 клітин/мкл у порівнянні з вихідним рівнем, то протягом наступних 4 тижнів дозу збільшують до 300 МО/кг маси тіла 3 рази на тиждень . Якщо після додаткових 4 тижнів лікування при дозі препарату 300 МО/кг рівень гемоглобіну підвищився і становить не менше 10 г/л або кількість ретикулоцитів збільшилася на понад 40 000 клітин/мкл, то зберігають існуючу дозу препарату (300 МО/кг маси тіла 3 десь у тиждень). Якщо через 4 тижні лікування в дозі 300 МО/кг маси тіла рівень гемоглобіну підвищується на 10 г/л і підвищення кількості ретикулоцитів становить менше 40 000 клітин/мкл порівняно з вихідним рівнем, лікування слід припинити.У разі підвищення рівня гемоглобіну на понад 20 г/л протягом місяця, дозу препарату необхідно зменшити на 25 %. Якщо рівень гемоглобіну перевищує 140 г/л, необхідно призупинити лікування до зниження рівня гемоглобіну нижче 120 г/л і потім продовжити введення препарату в дозі на 25% нижче за початкову. Терапія препаратом має тривати протягом місяця після закінчення курсу хіміотерапії. Рівень феритину сироватки (або рівень сироваткового заліза) необхідно визначати у всіх пацієнтів до початку та в процесі лікування препаратом. За потреби призначається додатковий прийом заліза. Профілактика та лікування анемії у хворих з ВІЛ інфекцією Рекомендується до початку лікування препаратом Ерафон® визначити вихідний рівень ендогенного еритропоетину в сироватці крові. Проведені дослідження показують, що при рівні еритропоетину понад 500 МО/мл ефект від терапії препаратом є малоймовірним. Етап корекції: препарат призначається у дозі 100 МО/кг 3 рази на тиждень підшкірно або внутрішньовенно протягом 8 тижнів. Якщо після закінчення 8 тижнів терапії не вдалося досягти задовільного ефекту (наприклад, знизити потребу в гемотрансфузіях або досягти підвищення рівня гемоглобіну), доза може поетапно збільшуватися (не частіше ніж 1 раз на 4 тижні) на 50-100 МО/кг 3 рази тиждень. Якщо не вдалося досягти задовільного ефекту від терапії препаратом Еральфон у дозі 300 МО/кг 3 рази на тиждень, то поява відповіді на подальшу терапію у більш високих дозах є малоймовірною. Етап підтримуючої терапії: після досягнення задовільного ефекту у фазі корекції анемії підтримуюча доза повинна забезпечити рівень гематокриту в межах 30-35 % залежно від зміни дози зидовудину, наявності супутніх інфекційних або запальних захворювань. При гематокриті понад 40% слід припинити введення препарату до зниження гематокриту до 36%. При відновленні терапії доза епоетину альфа повинна бути знижена на 25% з подальшим коригуванням для підтримки необхідного рівня гематокриту. Рівень феритину сироватки (або рівень сироваткового заліза) необхідно визначати у всіх пацієнтів до початку та в процесі лікування препаратом. За потреби призначається додатковий прийом заліза. Профілактика та лікування анемії у хворих з мієломною хворобою, неходжскінськими лімфомами низького ступеня злоякісності та з хронічним лімфолейкозом У цих хворих доцільність лікування епоетином альфа обумовлюється неадекватним синтезом ендогенного еритропоетину на тлі розвитку анемії. При рівні гемоглобіну нижче 100 г/л і сироваткового еритропоетину нижче 100 МО/мл Ерафон® вводять підшкірно у стартовій дозі 100 МО/кг тричі на тиждень. Лабораторний контроль гемодинамічних показників проводять щотижня. При необхідності дозу препарату коригують у бік збільшення або зменшення кожні 3-4 тижні. Якщо при досягненні тижневої дози 600 МО/кг збільшення рівня гемоглобіну не спостерігається, подальше застосування епоетину альфа слід скасувати як неефективне. Профілактика та лікування анемії у хворих з ревматоїдним артритом У хворих на ревматоїдний артрит спостерігається придушення синтезу ендогенного еритропоетину під впливом підвищеної концентрації протизапальних цитокінів. Лікування анемії у цих хворих проводять препаратом при підшкірному введенні у дозі 50-75 МО/кг 3 рази на тиждень. При збільшенні рівня гемоглобіну менш як на 10 г/л через 4 тижні лікування дозу препарату збільшують до 150-200 МО/кг 3 рази на тиждень. Подальше підвищення дози є недоцільним. Лікування та профілактика анемії у недоношених дітей, які народилися з низькою масою тіла Еральфон® вводять підшкірно у дозі 200 МО/кг тричі на тиждень, починаючи з 6 дня життя, до досягнення цільових показників рівнів гемоглобіну та гематокриту, але не більше 6 тижнів. Дорослі пацієнти, які беруть участь у програмі збирання аутологічної крові перед хірургічними втручаннями Рекомендується використовувати внутрішньовенне введення препарату. Епоетин альфа слід вводити після закінчення процедури збирання крові. Перед призначенням препарату слід врахувати всі протипоказання до збирання аутологічної крові. Перед хірургічним втручанням Еральфон слід призначати 2 рази на тиждень протягом 3 тижнів. При кожному відвідуванні лікаря у хворого забирають порцію крові (якщо гематокрит >33% та/або рівень гемоглобіну >110 г/л) та зберігають для аутологічної трансфузії. Рекомендована доза препарату Еральфон - 600 МО/кг маси тіла 2 рази на тиждень. Рівень феритину сироватки (або рівень сироваткового заліза) необхідно визначати у всіх пацієнтів до початку та в процесі лікування препаратом. За потреби призначається додатковий прийом заліза. За наявності анемії її причина має бути встановлена на початок терапії епоетином альфа. Необхідно в найкоротші терміни забезпечити адекватне надходження заліза в організм, призначивши перорально препарат заліза в дозі 200 мг/сут (з розрахунку двовалентне залізо) і підтримувати надходження заліза цьому рівні протягом усього курсу терапії. Пацієнти у перед- та післяопераційному періоді, які не беруть участь у програмі збору аутологічної крові Рекомендується використовувати підшкірне введення препарату в дозі 600 МО/кг маси тіла на тиждень протягом 3 тижнів, що передують операції (21-й, 14-й та 7-й дні перед операцією), та в день операції. При необхідності, коли за медичними показаннями необхідно скоротити передопераційний період, Еральфон можна призначати щодня в дозі 300 МО/кг маси тіла протягом 10 днів до операції, в день операції і протягом 4 днів після операції. Якщо рівень гемоглобіну в передопераційному періоді досягає 150 г/л та вище, застосування епоетину альфа слід припинити. До початку терапії епоетин альфа необхідно переконатися у відсутності у пацієнтів дефіциту заліза. Усі пацієнти повинні отримувати адекватну кількість заліза (перорально 200 мг на добу із розрахунку на двовалентне залізо) протягом усього курсу лікування. По можливості слід забезпечити додаткове пероральне надходження заліза на початок терапії епоетином альфа задля забезпечення адекватного депо заліза в організмі хворого. Пристрій та порядок роботи шприца з автоматичним пристроєм захисту голки: Перед ін'єкцією. Після ін'єкції. Складові частини: Шток. Затискачі. Захисний кожух. Захисний ковпачок. Голка. Попередньо заповнений скляний шприц. Після ін'єкції голка та шприц перемістяться назад у захисний пристрій. Увага! Уникайте контакту із затискачами під час підготовки шприца! Пристрій активується натисканням на шток до затискачів. Уважно огляньте попередньо заповнений скляний шприц із захисним пристроєм. Зніміть захисний ковпачок із голки. Проведіть ін'єкцію відповідно до стандартної процедури. Натисніть на шток великим пальцем і утримуйте, доки вся доза препарату не буде введена. Захисний пристрій не активується, доки вся доза препарату не буде введена. Вийміть голку, відпустіть шток, дозвольте захисному кожуху переміститися вперед доти, доки голка повністю не буде захищена і заблокована на місці. Порядок роботи шприца з неавтоматичним пристроєм захисту голки Проведіть ін'єкцію відповідно до стандартної процедури. Увага! Під час ін'єкції тримайте пальці на захисному кожусі, щоб запобігти передчасній активації захисного пристрою. Після ін'єкції пересуньте захисний пристрій уздовж голки. Звукове клацання вкаже на правильність дії. Під час усієї процедури пальці повинні бути позаду голки.ПередозуванняСимптоми: посилення побічних ефектів. Лікування: симптоматичне. При високому рівні гемоглобіну – кровопускання.Запобіжні заходи та особливі вказівкиПід час лікування необхідно щотижня контролювати артеріальний тиск та проводити загальний аналіз крові (включаючи тромбоцити, гематокрит, феритин). У перед- та післяопераційному періоді рівня гемоглобіну слід контролювати частіше, якщо вихідний становив менше 140 г/л. Необхідно пам'ятати, що епоетин альфа при лікуванні анемії не замінює гемотрансфузію, але знижує необхідність її повторного застосування. У хворих з контрольованою артеріальною гіпертензією або тромботичними ускладненнями в анамнезі може знадобитися підвищувати дози гіпотензивних лікарських засобів та/або антикоагулянтів відповідно. При призначенні пацієнтам з печінковою недостатністю можливе уповільнення метаболізму епоетину альфа та виражене посилення еритропоезу. Безпека застосування препарату цієї категорії пацієнтів не встановлена. Хоча препарат стимулює еритропоез, не можна виключити можливість впливу епоетину альфа на зростання деяких типів пухлин, в т.ч. кісткового мозку. Слід враховувати можливість, що передопераційне підвищення рівня гемоглобіну може бути сприятливим чинником розвитку тромботичних ускладнень. Перед проведенням планового хірургічного втручання пацієнти повинні мати адекватну профілактичну антиагрегантну терапію. У перед- та післяопераційному періоді препарат не рекомендують призначати пацієнтам із вихідним рівнем гемоглобіну більше 150 г/л. У дорослих пацієнтів з хронічною нирковою недостатністю, клінічно вираженою ішемічною хворобою серця або хронічною серцевою недостатністю рівень гемоглобіну не повинен перевищувати 100-120 г/л. Перед початком лікування слід виключити можливі причини неадекватної реакції на препарат (дефіцит заліза, фолієвої кислоти, ціанокобаламіну, тяжке отруєння солями алюмінію, супутні інфекції, запальні процеси та травми, приховані кровотечі, гемоліз, фіброз кісткового мозку різної етіології) та при необхідності. До початку лікування слід оцінити запаси заліза в організмі. У більшості хворих з хронічною нирковою недостатністю, у онкологічних та ВІЛ-інфікованих пацієнтів концентрація феритину в плазмі зменшується одночасно зі збільшенням рівня гематокриту. Концентрацію феритину необхідно визначати протягом усього курсу лікування. Якщо вона становить менше 100 нг/мл, рекомендується замісна терапія препаратами заліза для прийому внутрішньо з розрахунку 200-300 мг на добу (100-200 мг на добу для дітей). Недоношеним дітям пероральна терапія препаратами заліза в дозі 2 мг на добу повинна призначатися якомога раніше. Пацієнти, які здають аутологічну кров і перебувають у перед- або післяопераційному періоді, повинні також отримувати адекватну кількість заліза внутрішньо у дозі 200 мг на добу. У пацієнтів з хронічною нирковою недостатністю корекція анемії може спричинити поліпшення апетиту та збільшення всмоктування калію та білків. Може знадобитися періодичне коригування параметрів діалізу для підтримки концентрації сечовини, креатиніну та калію в межах норми. У пацієнтів із хронічною нирковою недостатністю необхідно контролювати рівень електролітів у сироватці крові. За наявними даними застосування епоетину альфа у переддіалізних пацієнтів не прискорює прогресування хронічної ниркової недостатності. Через підвищення гематокриту часто необхідно збільшити дозу гепарину під час гемодіалізу. При неадекватній гепаринізації можливі закупорка діалізної системи, тромбоз судинного доступу, особливо у хворих з тенденцією до гіпотензії або з ускладненнями артеріовенозної фістули (стеноз, аневризм та ін.). У таких хворих рекомендується профілактика тромбозів. При застосуванні у жінок репродуктивного віку з анемією на тлі хронічної ниркової недостатності можливе відновлення менструацій. Пацієнтку слід попередити про можливість настання вагітності та необхідність застосування надійних методів контрацепції до початку терапії. В експериментальних дослідженнях на щурах та кроликах не виявлено тератогенну дію при внутрішньовенному введенні у дозах до 500 ОД/кг маси тіла на добу; у вищих дозах відмічено слабке, статистично незначне зниження фертильності. У період лікування, до встановлення оптимальної підтримуючої дози, пацієнтам з хронічною нирковою недостатністю, необхідно дотримуватися обережності при керуванні автотранспортом та зайняття іншими потенційно небезпечними видами діяльності, що вимагають підвищеної концентрації уваги та швидкості психомоторних реакцій (збільшення ризику підвищення артеріального тиску на початку терапії). Враховуючи можливий більш виражений ефект препарату, його доза не повинна перевищувати дозу рекомбінантного еритропоетину, який використовувався на попередньому курсі лікування. Протягом перших двох тижнів дозу не змінюють, оцінюють співвідношення доза/відповідь. Після цього доза може бути зменшена або збільшена за наведеною вище схемою.Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему
6 348,00 грн
1 180,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
7 312,00 грн
990,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
13 266,00 грн
1 188,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
5 496,00 грн
448,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
11 286,00 грн
542,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
6 450,00 грн
6 378,00 грн
Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему.
1 020,00 грн
938,00 грн
Фасування: N5 Форма випуску: р-р для внутрішньом'язового введення Упаковка: амп. Виробник: Ромфарм Компані Завод-виробник: Ромфарм Компані(Румунія) Діюча речовина: Заліза (III)-гідроксід полімальтозат. .
Фасовка: N1 Форма выпуска: р-р д/инъекций Упаковка: амп. Производитель: Вифор Интернейшнл Инк. Завод-производитель: BIPSO GmbH(Германия) Действующее вещество: Железа карбоксимальтозат.
Фасування: N5 Форма випуску: р-р д/ін'єкцій Упаковка: амп. Производитель: Вифор Интернейшнл Инк. Завод-производитель: BIPSO GmbH(Германия) Действующее вещество: Железа карбоксимальтозат.
1 648,00 грн
1 498,00 грн
Фасування: N20 Форма випуску: р-р д/прийому всередину Упакування: фл. Виробник: Італфармако С. П.
1 479,00 грн
1 345,00 грн
Фасування: N10 Форма випуску: р-р д/прийому всередину Упакування: фл. Виробник: Італфармако С. П.
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
Дозировка: 100 мг Фасовка: N30 Форма выпуска: таб. жевательные Упаковка: блистер Производитель: Лек д. д.
Дозування: 100 мг Фасування: N50 Форма випуску таб. жувальні Упаковка: блістер Виробник: Лек д. д.
Дозування: 100 мг Фасування: N90 Форма випуску таб. жувальні Упаковка: блістер Виробник: Лек д. д.
Фасування: N1 Форма випуску: сироп Упакування: фл. Виробник: Сандоз Завод-производитель: Lek(Словения) Действующее вещество: Железа (III)-гидроксид полимальтозат. .
Фасовка: N50 Форма выпуска: р-р д/инъекций Упаковка: амп. Производитель: Сандоз Завод-производитель: Lek(Словения) Действующее вещество: Железа (III)-гидроксид полиизомальтозат. .
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
Склад, форма випуску та упаковкаЕ460, заліза фумарат, ціанокобаламін, Е470, фолієва кислота, оболонка таблетки (Е464, Е1521, Е171, оксид заліза жовтий, оксид заліза червоний).ХарактеристикаЗалізо є важливим природним елементом, необхідним здоров'ю організму. Потреба в залозі може зростати при різних станах, наприклад, у разі крововтрати – при травмах, кровотечі, менструації, деяких захворюваннях (геморой). Також дефіцит заліза може розвинутись при його недостатньому надходженні в організм з їжею або внаслідок порушення його всмоктування при гастриті або зловживанні алкогольними напоями. Недостатність заліза може призвести до порушень роботи багатьох органів прокуратури та систем, зокрема сприяти розвитку анемії. Феррумтабс® – біологічно активна добавка до їжі, яка містить залізо, вітамін В12 та фолієву кислоту – компоненти, що беруть участь у кровотворенні та синтезі нових клітин.Властивості компонентівЗалізо входить до складу гемоглобіну - білка, що здійснює найважливішу реакцію організму - транспорт кисню з легенів до інших органів та тканин людського організму. У Феррумтабс залізо міститься у легкозасвоюваній формі: у вигляді фумарату. Вітамін В12 (ціанокобаламін) та фолієва кислота – вітаміни, необхідні для синтезу ДНК. Їх брак призводить до порушення цього процесу, придушення нормального розподілу клітин, їх аномального дозрівання та функціонування. Нестача вітаміну B12 та фолієвої кислоти особливо позначається на клітинах, які швидко діляться, наприклад, в епітелії шлунково-кишкового тракту та кістковому мозку. Вітамін B12 необхідний для утворення активної форми фолієвої кислоти, що спричиняє їх тісний взаємозв'язок. При надходженні в організм у достатній кількості вони сприяють покращенню всмоктування заліза із шлунково-кишкового тракту.РекомендуєтьсяЯк біологічно активну добавку до їжі - додаткового джерела заліза, фолієвої кислоти, вітаміну В12.Протипоказання до застосуванняІндивідуальна непереносимість компонентів, вагітність, годування груддю.Спосіб застосування та дозиДорослим по 1 таблетці 1 раз на день під час їжі. Тривалість прийому – 1 місяць. За потреби прийом можна повторити.Запобіжні заходи та особливі вказівкиПеред застосуванням рекомендується проконсультуватися з лікарем.Умови відпустки з аптекБез рецептаВідео на цю тему
820,00 грн
762,00 грн
Фасування: N30 Форма випуску таб. пролонгованої дії вкриті оболонкою Упаковка: блістер Виробник: П'єр Фабр Завод-виробник: Pierre Fabre Medicament Production (Франція) Діюча речовина: Заліза сульфат + Фолієва кислота. .
5 030,00 грн
328,00 грн
Склад, форма випуску та упаковкаВ 1 мл розчину міститься: Активна речовина: філграстим (рекомбінантний гранулоцитарний колонієстимулюючий фактор людини) 150 мкг (15 млн. ME); допоміжні речовини: манітол, декстран 60000, натрію ацетату тригідрат, оцтова кислота крижана, полісорбат 80, вода для ін'єкцій. Флакон по 1мл (1 шт).Опис лікарської формиРозчин для внутрішньовенного та підшкірного введення.Фармакотерапевтична групаФілграстим виробляється штамом бактерії Escherichia coli, в яку методами генної інженерії введено ген гранулоцитарного колонієстимулюючого фактора людини. Лейкостим ідентичний природному гранулоцитарному колонієстимулюючому фактору людини за біологічною активністю, відрізняючись від нього відсутністю глікозилювання та наявністю додаткового N-кінцевого амінокислотного залишку метіоніну. Лейкостим прискорює проліферацію гранулоцитарних клітин-попередників нейтрофільного паростка кісткового мозку (КОЕ-Г), диференціювання у напрямку зрілих нейтрофілів та їх вихід у периферичну кров із кісткового мозку. Викликає дозозалежне збільшення кількості нейтрофілів у периферичній крові. Нейтрофіли, що продукуються у відповідь на введення препарату Лейкостим, мають нормальну або підвищену хемотаксичну та фагоцитарну активність. Застосування препарату Лейкостим дозволяє відновити кількість нейтрофілів у периферичній крові при нейтропенії у хворих, які отримують хіміотерапію, або у пацієнтів із хронічною нейтропенією. Застосування препарату Лейкостим у профілактичних цілях дозволяє знизити частоту, тяжкість та тривалість нейтропенії та фебрильної нейтропенії після хіміотерапії. Це веде до запобігання інфекційним ускладненням,зменшення термінів госпіталізації та дотримання передбачених схемами лікування інтервалів між циклами хіміотерапії. Застосування препарату Лейкостим як після хіміотерапії, так і незалежно від неї призводить до мобілізації в периферичну кров клітин-попередників гемопоезу. Ці клітини можуть бути зібрані шляхом цитаферезу та введені пацієнту після високо дозної хіміотерапії. Введення кровотворних стовбурових клітин дозволяє відновити кровотворну та імунну системи після мієлоаблативної хіміотерапії. Після мієлосупресивної хіміотерапії введення кровотворних стовбурових клітин прискорює відновлення кровотворення, зменшуючи частоту та тяжкість інфекційних та геморагічних ускладнень. Ефективність та безпека препарату Лейкостим у дорослих та дітей, які отримують цитотоксичну хіміотерапію, однакові. У дітей та дорослих з тяжкою хронічною нейтропенією препарат Лейкостим стабільно збільшує число нейтрофілів у периферичній крові, знижуючи частоту інфекційних ускладнень. Призначення препарату Лейкостим пацієнтам з ВІЛ-інфекцією дозволяє підтримати нормальний рівень нейтрофілів та слідувати рекомендованим дозам антиретровірусної та/або іншої мієлосупресивної терапії. Ознаки збільшення реплікації ВІЛ при застосуванні філграстиму не відзначено.ФармакокінетикаКонцентрація препарату в плазмі крові пропорційна дозі, що вводиться. Період напіввиведення філграстиму при підшкірному та внутрішньовенному введенні становить 3-4 години. Після підшкірного введення терапевтичних доз філграстиму його концентрація в сироватці перевищує 10 нг/мл протягом 8-16 годин. Існує пряма залежність між концентрацією філграстиму у плазмі та збільшенням кількості нейтрофілів у периферичній крові. Філграстим, в основному, метаболізується до пептидів і лише незначною мірою виводиться із сечею у незміненому вигляді (менше 1 % введеної дози). Тривале застосування філграстиму протягом періоду до 28 днів не супроводжується ознаками кумуляції та збільшенням періоду напіввиведення.ІнструкціяЛейкостим може бути введений як підшкірно, і внутрішньовенно. Спосіб введення та дози залежать від конкретної клінічної ситуації та визначаються лікарем. Переважним є підшкірний шлях введення. При необхідності внутрішньовенного введення необхідна кількість препарату вводиться зі шприца у флакон або пластиковий контейнер з 5% розчином декстрози, потім проводиться 30-хвилинна інфузія розведеного препарату. У зв'язку з підвищеною чутливістю мієлоїдних клітин, що швидко діляться до цитотоксичних хіміопрепаратів, використання препарату Лейкостим не рекомендується менш ніж за 24 години до початку курсу хіміотерапії і раніше, ніж через 24 години після закінчення курсу хіміотерапії.Показання до застосуванняПрепарат застосовується з метою: Скорочення тривалості нейтропенії ІІ-ІV ступеня та зниження частоти фебрильної нейтропенії у хворих з немієлопроліферативними новоутвореннями після хіміотерапії цитостатичними препаратами; Мобілізацію гемопоетичних клітин-попередників у периферичну кров з метою подальшої їх сепарації та трансплантації після мієлосупресивної хіміотерапії; скорочення тривалості нейтропенії та профілактики пов'язаних з нею ускладнень у хворих, які отримують мієлоаблативну хіміотерапію з подальшою трансплантацією кісткового мозку; Лікування тяжкої хронічної нейтропенії для збільшення числа нейтрофілів та зниження частоти та тривалості інфекційних ускладнень; лікування стійкої нейтропенії у пацієнтів із розгорнутою стадією ВІЛ-інфекції (абсолютна кількість нейтрофілів (&ge 1,0х109/л) для зниження ризику бактеріальних інфекцій; мобілізації гемопоетичних клітин-попередників у периферичну кров у здорових донорів з метою подальшої їх сепарації та алогенної трансплантації. Застосовувати за призначенням лікаря.Протипоказання до застосуванняПідвищена чутливість до активної речовини (філграстим) або до інших компонентів препарату. Тяжка вроджена нейтропенія (синдром Костманна) із цитогенетичними порушеннями. Новонароджений вік (відразу після народження до 28 днів життя).Вагітність та лактаціяБезпека філграстиму для вагітних жінок не встановлена, тому його призначення вагітним не може бути рекомендовано. При необхідності застосування філграстиму під час лактації грудне вигодовування слід припинити.Побічна діяЛікування препаратом Лейкостим у рекомендованих дозах може супроводжуватися хворобливістю у місці ін'єкції, болями у кістках та м'язах. У клінічному дослідженні препарату Лейкостим у 7,5% пацієнтів відзначали слабкі або помірні кістково-м'язові болі, які або не вимагали лікарської корекції, або були куповані прийомом нестероїдних протизапальних препаратів. Сильного болю відзначено не було. За даними літератури, в окремих випадках можуть бути виявлені реакції гіперчутливості уповільненого типу в місці введення препарату, що супроводжуються появою еритеми та набряку. У разі виявлення таких реакцій застосування препарату слід припинити. У поодиноких випадках при застосуванні філграстиму спостерігалися головний біль, стомлюваність, діарея, гепатомегалія, розлади сечовипускання (головним чином слабка або помірна дизурія). Є окремі повідомлення про скороминуще зниження артеріального тиску, що не вимагало лікування. Може спостерігатися оборотне, дозозалежне і зазвичай слабке або помірне підвищення концентрацій лактатдегідрогенази, лужної фосфатази, сироваткової сечової кислоти та γ-глутамілтрансферази, зниження кількості тромбоцитів у периферичній крові. Рідко може спостерігатися висипання на шкірі, збільшення селезінки у хворих з вихідно не збільшеною селезінкою, васкуліт, тромбоз судин. Описано випадки появи інфільтратів у легенях з розвитком респіраторного дистрес-синдрому дорослих; ці явища частіше спостерігалися після схем хіміотерапії, що включають блеоміцин, їх зв'язок із прийомом філграстиму не встановлено. Дуже рідко після застосування філграстиму спостерігалися випадки протеїнурії та гематурії. Винятково рідко спостерігалося загострення ревматоїдного артриту на фоні застосування філграстиму, а також розрив селезінки, тромбоцитопенію та анемію при тривалому застосуванні філграстиму. При тривалій терапії філграстимом у 2% хворих на ТХН спостерігався шкірний васкуліт.Взаємодія з лікарськими засобамиУ зв'язку з високою чутливістю активно проліферуючих мієлоїдних клітин до протипухлинних цитостатичних препаратів при призначенні філграстиму слід дотримуватись інтервалу в 24 години до або після призначення мієлосупресивних препаратів. Ефективність та безпека введення філграстиму в один день із цитотоксичними хіміопрепаратами не встановлені. 5-фторурацил посилює тяжкість нейтропенії при одночасному призначенні з філграстимом. Філграстим фармацевтично несумісний з 0,9% розчином натрію хлориду. При застосуванні філграстиму для мобілізації стовбурових кровотворних клітин після хіміотерапії слід враховувати, що при призначенні протягом тривалого часу таких цитостатиків, як мелфалан, кармустин (BCNU) і карбоплатин, ефективність мобілізації може бути знижена.Спосіб застосування та дозиІндивідуальний, залежно від показань та схеми лікування.ПередозуванняВипадки передозування філграстиму не відмічені.Запобіжні заходи та особливі вказівкиЗ особливою обережністю філграстим слід застосовувати при гострому мієлолейкозі. При мієлодиспластичному синдромі (МДС) та хронічному мієлолейкозі ефективність та безпека застосування філграстиму не встановлені. Пацієнтам з переліченими вище захворюваннями, а також з передпухлинними ураженнями мієлоїдного паростка кровотворення, застосування філграстиму не рекомендується, оскільки клітини деяких пухлин можуть нести рецептор до Г-КСФ. Внаслідок цього особливу увагу слід звертати на диференціальний діагноз між бластним кризом хронічного мієлолейкозу та гострим мієлолейкозом. У невеликої кількості хворих (менше 5%), які отримували філграстим, спостерігався гіперлейкоцитоз (збільшення числа лейкоцитів понад 100х109/л). Побічні явища безпосередньо пов'язані з індукованим філграстимом гіперлейкоцитозом не описані. Однак, враховуючи можливий ризик, пов'язаний із гіперлейкоцитозом, під час лікування філграстимом необхідно регулярно визначати кількість лейкоцитів. При збільшенні кількості лейкоцитів понад 50×109/л філграстим слід негайно відмінити. У разі застосування філграстиму для мобілізації кровотворних стовбурових клітин препарат необхідно відмінити, коли число лейкоцитів перевищить 70x109/л. Слід враховувати, що застосування філграстиму не запобігає тромбоцитопенії та анемії. Оскільки тромбоцитопенія та анемія часто є наслідком застосування високих доз хіміопрепаратів, рекомендується регулярно визначати кількість тромбоцитів, а також кількість еритроцитів або рівень гемоглобіну у процесі застосування філграстиму після хіміотерапії. Враховуючи механізм фармакологічної (імунологічної) дії філграстиму, його вплив на здатність керувати транспортними засобами та працювати з механізмами є вкрай малоймовірним.Умови відпустки з аптекЗа рецептомВідео на цю тему
2 394,00 грн
398,00 грн
Склад, форма випуску та упаковкаРозчин - 1 мл: Активна речовина: Філграстим 300 мкг. Допоміжні речовини: маннітол – 50 мг, декстран 60000 – 15 мг, натрію ацетату тригідрат – 0.23 мг, оцтова кислота крижана до pH 4,0, полісорбат 80 – 0,04 мг, вода д/і до 1 мл. 1 мл – шприци скляні з голками (1) – пачки картонні.Опис лікарської формиРозчин для внутрішньовенного та підшкірного введення прозорий, безбарвний або світло-жовтого кольору.Фармакотерапевтична групаГ-КСФ. Імуномодулятор. Являє собою високоочищений неглікозований білок. Регулює продукцію функціональних нейтрофілів та їх вихід у кров із кісткового мозку. Викликає помітне підвищення нейтрофілів протягом 24 годин та незначне збільшення моноцитів.ФармакокінетикаVd становить близько 150 мл/кг. Чи не кумулює. T1/2 становить близько 3.5 год, кліренс – близько 0.6 мл/хв/кг.Клінічна фармакологіяСтимулятор лейкопоезу.Показання до застосуванняДля скорочення тривалості нейтропенії та частоти фебрильної нейтропенії у хворих, що отримують хіміотерапію цитотоксичними засобами з приводу злоякісних захворювань (за винятком хронічного мієлолейкозу та мієлодиспластичного синдрому), а також скорочення тривалості нейтропенії та її клінічних наслідків. Для мобілізації аутологічних клітин-попередників гемопоезу в периферичній крові (в т.ч. після мієлосупресивної терапії) для прискорення відновлення гемопоезу шляхом введення цих клітин після мієлосупресії або мієлоаблації. Тривала терапія для збільшення числа нейтрофілів та зниження частоти та тривалості інфекційних ускладнень у дітей та дорослих з тяжкою вродженою, періодичною або злоякісною нейтропенією (абсолютна кількість нейтрофілів <500/мкл) та тяжкими або рецидивуючими інфекціями в анамнезі.Протипоказання до застосуванняТяжка вроджена нейтропенія (синдром Костманна) із цитогенетичними порушеннями, підвищена чутливість до філграстиму.Вагітність та лактаціяБезпека застосування при вагітності не встановлена, тому слід оцінити очікувану користь терапії для матері та потенційний ризик для плода. При необхідності застосування в період лактації слід припинити вигодовування груддю. Застосування у дітей Безпека та ефективність застосування у новонароджених не встановлені.Побічна діяЗ боку кістково-м'язової системи: можливі болі у м'язах або кістках. З боку сечовидільної системи: можлива дизурія. Серцево-судинна система: можлива транзиторна артеріальна гіпотензія. З боку лабораторних показників: оборотне підвищення рівнів ЛДГ, ЛФ та ГГТ, сечової кислоти у плазмі крові. Інші: рідко, переважно після внутрішньовенного введення - симптоми, що вказують на реакції алергічного типу (близько половини з них були пов'язані з введенням першої дози).Спосіб застосування та дозиІндивідуальний, залежно від показань та схеми лікування.Запобіжні заходи та особливі вказівкиНе рекомендується застосовувати пацієнтам з тяжкими порушеннями функції нирок або печінки, т.к. ефективність та безпека філграстиму у даної категорії хворих не вивчена. Пацієнтам із супутніми кістковою патологією та остеопорозом, які отримують філграстим безперервно протягом більше 6 місяців, рекомендується контроль щільності кісткової речовини. Ефективність філграстиму у пацієнтів із значно зниженою кількістю мієлоїдних клітин-попередників не вивчена. Філграстим підвищує число нейтрофілів шляхом впливу насамперед на клітини-попередники нейтрофілів. Тому у хворих зі зниженим вмістом клітин-попередників (наприклад, що зазнали інтенсивної променевої терапії або хіміотерапії) ступінь підвищення числа нейтрофілів може бути нижчим. Г-КСФ людини може спричинити зростання мієлоїдних клітин in vitro. Аналогічні ефекти можуть спостерігатися in vivo та щодо деяких немієлоїдних клітин. Безпека та ефективність застосування філграстиму у пацієнтів з мієлодиспластичним синдромом та хронічним мієлолейкозом не встановлені, тому при цих захворюваннях він не показаний. Слід особливо ретельно провести диференціальний діагноз між бласттрансформацією хронічного мієлолейкозу та гострим мієлолейкозом. У період лікування необхідно регулярно визначати кількість лейкоцитів. Якщо після проходження очікуваного мінімуму воно перевищить 50 000/мкл, філграстим слід негайно скасувати. Якщо філграстим застосовується для мобілізації клітин-попередників гемопоезу периферичної крові, його скасовують у разі, коли число лейкоцитів перевищить 100 000/мкл. З особливою обережністю слід застосовувати у пацієнтів, які отримують високодозну цитотоксичну хіміотерапію. Монотерапія філграстимом не запобігає тромбоцитопенії та анемії, обумовлених мієлосупресивною хіміотерапією. Рекомендується регулярно визначати кількість тромбоцитів та гематокрит. Особливу обережність слід виявляти при застосуванні однокомпонентних або комбінованих хіміотерапевтичних схем, відомих своєю здатністю викликати тяжку тромбоцитопенію. Перед застосуванням філграстиму при тяжких хронічних нейтропеніях слід особливо ретельно провести диференціальний діагноз з іншими гематологічними захворюваннями, такими як апластична анемія, мієлодисплазія та мієлолейкоз. До початку лікування слід провести розгорнутий аналіз крові з визначенням лейкоцитарної формули та кількості тромбоцитів, а також досліджувати морфологічну картину кісткового мозку та каріотип. Слід ретельно контролювати картину крові, зокрема. кількість тромбоцитів, особливо протягом перших кількох тижнів лікування філграстимом. При тромбоцитопенії (число тромбоцитів стабільно нижче 100 000/мкл) слід розглянути питання про тимчасове скасування філграстиму або зменшення дози. Спостерігаються також інші зміни формули крові, що вимагають її ретельного контролю, в т.ч. анемія та минуще збільшення кількості мієлоїдних клітин-попередників. У період лікування слід регулярно контролювати розмір селезінки, проводити аналіз сечі. Оцінюючи кількість клітин-попередників, мобілізованих у хворих за допомогою філграстиму, слід приділити особливу увагу методу кількісного визначення. Результати проточного цитометричного аналізу числа CD34+-клітин різняться залежно від конкретної методології, і слід обережно ставитися до рекомендацій щодо їх числа, заснованих на дослідженнях, проведених в інших лабораторіях. Спеціальних досліджень ефективності та безпеки застосування філграстиму у пацієнтів похилого віку не проводилося. Безпека та ефективність застосування у новонароджених та хворих з аутоімунною нейтропенією не встановлені.Умови відпустки з аптекЗа рецептомВідео на цю тему
2 388,00 грн
334,00 грн
Склад, форма випуску та упаковкаВ 1 мл розчину міститься: Активна речовина: філграстим (рекомбінантний гранулоцитарний колонієстимулюючий фактор людини) 300 мкг (30 млн. ME); допоміжні речовини: манітол, декстран 60000, натрію ацетату тригідрат, оцтова кислота крижана, полісорбат 80, вода для ін'єкцій. Шприци скляні з голками 0.5 мл (1 шт).Опис лікарської формиРозчин для внутрішньовенного та підшкірного введення.Фармакотерапевтична групаФілграстим виробляється штамом бактерії Escherichia coli, в яку методами генної інженерії введено ген гранулоцитарного колонієстимулюючого фактора людини. Лейкостим ідентичний природному гранулоцитарному колонієстимулюючому фактору людини за біологічною активністю, відрізняючись від нього відсутністю глікозилювання та наявністю додаткового N-кінцевого амінокислотного залишку метіоніну. Лейкостим прискорює проліферацію гранулоцитарних клітин-попередників нейтрофільного паростка кісткового мозку (КОЕ-Г), диференціювання у напрямку зрілих нейтрофілів та їх вихід у периферичну кров із кісткового мозку. Викликає дозозалежне збільшення кількості нейтрофілів у периферичній крові. Нейтрофіли, що продукуються у відповідь на введення препарату Лейкостим, мають нормальну або підвищену хемотаксичну та фагоцитарну активність. Застосування препарату Лейкостим дозволяє відновити кількість нейтрофілів у периферичній крові при нейтропенії у хворих, які отримують хіміотерапію, або у пацієнтів із хронічною нейтропенією. Застосування препарату Лейкостим у профілактичних цілях дозволяє знизити частоту, тяжкість та тривалість нейтропенії та фебрильної нейтропенії після хіміотерапії. Це веде до запобігання інфекційним ускладненням,зменшення термінів госпіталізації та дотримання передбачених схемами лікування інтервалів між циклами хіміотерапії. Застосування препарату Лейкостим як після хіміотерапії, так і незалежно від неї призводить до мобілізації в периферичну кров клітин-попередників гемопоезу. Ці клітини можуть бути зібрані шляхом цитаферезу та введені пацієнту після високо дозної хіміотерапії. Введення кровотворних стовбурових клітин дозволяє відновити кровотворну та імунну системи після мієлоаблативної хіміотерапії. Після мієлосупресивної хіміотерапії введення кровотворних стовбурових клітин прискорює відновлення кровотворення, зменшуючи частоту та тяжкість інфекційних та геморагічних ускладнень. Ефективність та безпека препарату Лейкостим у дорослих та дітей, які отримують цитотоксичну хіміотерапію, однакові. У дітей та дорослих з тяжкою хронічною нейтропенією препарат Лейкостим стабільно збільшує число нейтрофілів у периферичній крові, знижуючи частоту інфекційних ускладнень. Призначення препарату Лейкостим пацієнтам з ВІЛ-інфекцією дозволяє підтримати нормальний рівень нейтрофілів та слідувати рекомендованим дозам антиретровірусної та/або іншої мієлосупресивної терапії. Ознаки збільшення реплікації ВІЛ при застосуванні філграстиму не відзначено.ФармакокінетикаКонцентрація препарату в плазмі крові пропорційна дозі, що вводиться. Період напіввиведення філграстиму при підшкірному та внутрішньовенному введенні становить 3-4 години. Після підшкірного введення терапевтичних доз філграстиму його концентрація в сироватці перевищує 10 нг/мл протягом 8-16 годин. Існує пряма залежність між концентрацією філграстиму у плазмі та збільшенням кількості нейтрофілів у периферичній крові. Філграстим, в основному, метаболізується до пептидів і лише незначною мірою виводиться із сечею у незміненому вигляді (менше 1 % введеної дози). Тривале застосування філграстиму протягом періоду до 28 днів не супроводжується ознаками кумуляції та збільшенням періоду напіввиведення.ІнструкціяЛейкостим може бути введений як підшкірно, і внутрішньовенно. Спосіб введення та дози залежать від конкретної клінічної ситуації та визначаються лікарем. Переважним є підшкірний шлях введення. При необхідності внутрішньовенного введення необхідна кількість препарату вводиться зі шприца у флакон або пластиковий контейнер з 5% розчином декстрози, потім проводиться 30-хвилинна інфузія розведеного препарату. У зв'язку з підвищеною чутливістю мієлоїдних клітин, що швидко діляться до цитотоксичних хіміопрепаратів, використання препарату Лейкостим не рекомендується менш ніж за 24 години до початку курсу хіміотерапії і раніше, ніж через 24 години після закінчення курсу хіміотерапії.Показання до застосуванняПрепарат застосовується з метою: Скорочення тривалості нейтропенії ІІ-ІV ступеня та зниження частоти фебрильної нейтропенії у хворих з немієлопроліферативними новоутвореннями після хіміотерапії цитостатичними препаратами; Мобілізацію гемопоетичних клітин-попередників у периферичну кров з метою подальшої їх сепарації та трансплантації після мієлосупресивної хіміотерапії; скорочення тривалості нейтропенії та профілактики пов'язаних з нею ускладнень у хворих, які отримують мієлоаблативну хіміотерапію з подальшою трансплантацією кісткового мозку; Лікування тяжкої хронічної нейтропенії для збільшення числа нейтрофілів та зниження частоти та тривалості інфекційних ускладнень; лікування стійкої нейтропенії у пацієнтів із розгорнутою стадією ВІЛ-інфекції (абсолютна кількість нейтрофілів (&ge 1,0х109/л) для зниження ризику бактеріальних інфекцій; мобілізації гемопоетичних клітин-попередників у периферичну кров у здорових донорів з метою подальшої їх сепарації та алогенної трансплантації. Застосовувати за призначенням лікаря.Протипоказання до застосуванняПідвищена чутливість до активної речовини (філграстим) або до інших компонентів препарату. Тяжка вроджена нейтропенія (синдром Костманна) із цитогенетичними порушеннями. Новонароджений вік (відразу після народження до 28 днів життя).Вагітність та лактаціяБезпека філграстиму для вагітних жінок не встановлена, тому його призначення вагітним не може бути рекомендовано. При необхідності застосування філграстиму під час лактації грудне вигодовування слід припинити.Побічна діяЛікування препаратом Лейкостим у рекомендованих дозах може супроводжуватися хворобливістю у місці ін'єкції, болями у кістках та м'язах. У клінічному дослідженні препарату Лейкостим у 7,5% пацієнтів відзначали слабкі або помірні кістково-м'язові болі, які або не вимагали лікарської корекції, або були куповані прийомом нестероїдних протизапальних препаратів. Сильного болю відзначено не було. За даними літератури, в окремих випадках можуть бути виявлені реакції гіперчутливості уповільненого типу в місці введення препарату, що супроводжуються появою еритеми та набряку. У разі виявлення таких реакцій застосування препарату слід припинити. У поодиноких випадках при застосуванні філграстиму спостерігалися головний біль, стомлюваність, діарея, гепатомегалія, розлади сечовипускання (головним чином слабка або помірна дизурія). Є окремі повідомлення про скороминуще зниження артеріального тиску, що не вимагало лікування. Може спостерігатися оборотне, дозозалежне і зазвичай слабке або помірне підвищення концентрацій лактатдегідрогенази, лужної фосфатази, сироваткової сечової кислоти та γ-глутамілтрансферази, зниження кількості тромбоцитів у периферичній крові. Рідко може спостерігатися висипання на шкірі, збільшення селезінки у хворих з вихідно не збільшеною селезінкою, васкуліт, тромбоз судин. Описано випадки появи інфільтратів у легенях з розвитком респіраторного дистрес-синдрому дорослих; ці явища частіше спостерігалися після схем хіміотерапії, що включають блеоміцин, їх зв'язок із прийомом філграстиму не встановлено. Дуже рідко після застосування філграстиму спостерігалися випадки протеїнурії та гематурії. Винятково рідко спостерігалося загострення ревматоїдного артриту на фоні застосування філграстиму, а також розрив селезінки, тромбоцитопенію та анемію при тривалому застосуванні філграстиму. При тривалій терапії філграстимом у 2% хворих на ТХН спостерігався шкірний васкуліт.Взаємодія з лікарськими засобамиУ зв'язку з високою чутливістю активно проліферуючих мієлоїдних клітин до протипухлинних цитостатичних препаратів при призначенні філграстиму слід дотримуватись інтервалу в 24 години до або після призначення мієлосупресивних препаратів. Ефективність та безпека введення філграстиму в один день із цитотоксичними хіміопрепаратами не встановлені. 5-фторурацил посилює тяжкість нейтропенії при одночасному призначенні з філграстимом. Філграстим фармацевтично несумісний з 0,9% розчином натрію хлориду. При застосуванні філграстиму для мобілізації стовбурових кровотворних клітин після хіміотерапії слід враховувати, що при призначенні протягом тривалого часу таких цитостатиків, як мелфалан, кармустин (BCNU) і карбоплатин, ефективність мобілізації може бути знижена.Спосіб застосування та дозиІндивідуальний, залежно від показань та схеми лікування.ПередозуванняВипадки передозування філграстиму не відмічені.Запобіжні заходи та особливі вказівкиЗ особливою обережністю філграстим слід застосовувати при гострому мієлолейкозі. При мієлодиспластичному синдромі (МДС) та хронічному мієлолейкозі ефективність та безпека застосування філграстиму не встановлені. Пацієнтам з переліченими вище захворюваннями, а також з передпухлинними ураженнями мієлоїдного паростка кровотворення, застосування філграстиму не рекомендується, оскільки клітини деяких пухлин можуть нести рецептор до Г-КСФ. Внаслідок цього особливу увагу слід звертати на диференціальний діагноз між бластним кризом хронічного мієлолейкозу та гострим мієлолейкозом. У невеликої кількості хворих (менше 5%), які отримували філграстим, спостерігався гіперлейкоцитоз (збільшення числа лейкоцитів понад 100х109/л). Побічні явища безпосередньо пов'язані з індукованим філграстимом гіперлейкоцитозом не описані. Однак, враховуючи можливий ризик, пов'язаний із гіперлейкоцитозом, під час лікування філграстимом необхідно регулярно визначати кількість лейкоцитів. При збільшенні кількості лейкоцитів понад 50×109/л філграстим слід негайно відмінити. У разі застосування філграстиму для мобілізації кровотворних стовбурових клітин препарат необхідно відмінити, коли число лейкоцитів перевищить 70x109/л. Слід враховувати, що застосування філграстиму не запобігає тромбоцитопенії та анемії. Оскільки тромбоцитопенія та анемія часто є наслідком застосування високих доз хіміопрепаратів, рекомендується регулярно визначати кількість тромбоцитів, а також кількість еритроцитів або рівень гемоглобіну у процесі застосування філграстиму після хіміотерапії. Враховуючи механізм фармакологічної (імунологічної) дії філграстиму, його вплив на здатність керувати транспортними засобами та працювати з механізмами є вкрай малоймовірним.Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему
5 034,00 грн
344,00 грн
Склад, форма випуску та упаковкаВ 1 мл розчину міститься: Активна речовина: філграстим (рекомбінантний гранулоцитарний колонієстимулюючий фактор людини) 150 мкг (15 млн. ME); допоміжні речовини: манітол, декстран 60000, натрію ацетату тригідрат, оцтова кислота крижана, полісорбат 80, вода для ін'єкцій. Шприци скляні із голками по 1 мл (5 шт).Опис лікарської формиРозчин для внутрішньовенного та підшкірного введення.Фармакотерапевтична групаФілграстим виробляється штамом бактерії Escherichia coli, в яку методами генної інженерії введено ген гранулоцитарного колонієстимулюючого фактора людини. Лейкостим ідентичний природному гранулоцитарному колонієстимулюючому фактору людини за біологічною активністю, відрізняючись від нього відсутністю глікозилювання та наявністю додаткового N-кінцевого амінокислотного залишку метіоніну. Лейкостим прискорює проліферацію гранулоцитарних клітин-попередників нейтрофільного паростка кісткового мозку (КОЕ-Г), диференціювання у напрямку зрілих нейтрофілів та їх вихід у периферичну кров із кісткового мозку. Викликає дозозалежне збільшення кількості нейтрофілів у периферичній крові. Нейтрофіли, що продукуються у відповідь на введення препарату Лейкостим, мають нормальну або підвищену хемотаксичну та фагоцитарну активність. Застосування препарату Лейкостим дозволяє відновити кількість нейтрофілів у периферичній крові при нейтропенії у хворих, які отримують хіміотерапію, або у пацієнтів із хронічною нейтропенією. Застосування препарату Лейкостим у профілактичних цілях дозволяє знизити частоту, тяжкість та тривалість нейтропенії та фебрильної нейтропенії після хіміотерапії. Це веде до запобігання інфекційним ускладненням,зменшення термінів госпіталізації та дотримання передбачених схемами лікування інтервалів між циклами хіміотерапії. Застосування препарату Лейкостим як після хіміотерапії, так і незалежно від неї призводить до мобілізації в периферичну кров клітин-попередників гемопоезу. Ці клітини можуть бути зібрані шляхом цитаферезу та введені пацієнту після високо дозної хіміотерапії. Введення кровотворних стовбурових клітин дозволяє відновити кровотворну та імунну системи після мієлоаблативної хіміотерапії. Після мієлосупресивної хіміотерапії введення кровотворних стовбурових клітин прискорює відновлення кровотворення, зменшуючи частоту та тяжкість інфекційних та геморагічних ускладнень. Ефективність та безпека препарату Лейкостим у дорослих та дітей, які отримують цитотоксичну хіміотерапію, однакові. У дітей та дорослих з тяжкою хронічною нейтропенією препарат Лейкостим стабільно збільшує число нейтрофілів у периферичній крові, знижуючи частоту інфекційних ускладнень. Призначення препарату Лейкостим пацієнтам з ВІЛ-інфекцією дозволяє підтримати нормальний рівень нейтрофілів та слідувати рекомендованим дозам антиретровірусної та/або іншої мієлосупресивної терапії. Ознаки збільшення реплікації ВІЛ при застосуванні філграстиму не відзначено.ФармакокінетикаКонцентрація препарату в плазмі крові пропорційна дозі, що вводиться. Період напіввиведення філграстиму при підшкірному та внутрішньовенному введенні становить 3-4 години. Після підшкірного введення терапевтичних доз філграстиму його концентрація в сироватці перевищує 10 нг/мл протягом 8-16 годин. Існує пряма залежність між концентрацією філграстиму у плазмі та збільшенням кількості нейтрофілів у периферичній крові. Філграстим, в основному, метаболізується до пептидів і лише незначною мірою виводиться із сечею у незміненому вигляді (менше 1 % введеної дози). Тривале застосування філграстиму протягом періоду до 28 днів не супроводжується ознаками кумуляції та збільшенням періоду напіввиведення.ІнструкціяЛейкостим може бути введений як підшкірно, і внутрішньовенно. Спосіб введення та дози залежать від конкретної клінічної ситуації та визначаються лікарем. Переважним є підшкірний шлях введення. При необхідності внутрішньовенного введення необхідна кількість препарату вводиться зі шприца у флакон або пластиковий контейнер з 5% розчином декстрози, потім проводиться 30-хвилинна інфузія розведеного препарату. У зв'язку з підвищеною чутливістю мієлоїдних клітин, що швидко діляться до цитотоксичних хіміопрепаратів, використання препарату Лейкостим не рекомендується менш ніж за 24 години до початку курсу хіміотерапії і раніше, ніж через 24 години після закінчення курсу хіміотерапії.Показання до застосуванняПрепарат застосовується з метою: Скорочення тривалості нейтропенії ІІ-ІV ступеня та зниження частоти фебрильної нейтропенії у хворих з немієлопроліферативними новоутвореннями після хіміотерапії цитостатичними препаратами; Мобілізацію гемопоетичних клітин-попередників у периферичну кров з метою подальшої їх сепарації та трансплантації після мієлосупресивної хіміотерапії; скорочення тривалості нейтропенії та профілактики пов'язаних з нею ускладнень у хворих, які отримують мієлоаблативну хіміотерапію з подальшою трансплантацією кісткового мозку; Лікування тяжкої хронічної нейтропенії для збільшення числа нейтрофілів та зниження частоти та тривалості інфекційних ускладнень; лікування стійкої нейтропенії у пацієнтів із розгорнутою стадією ВІЛ-інфекції (абсолютна кількість нейтрофілів (&ge 1,0х109/л) для зниження ризику бактеріальних інфекцій; мобілізації гемопоетичних клітин-попередників у периферичну кров у здорових донорів з метою подальшої їх сепарації та алогенної трансплантації. Застосовувати за призначенням лікаря.Протипоказання до застосуванняПідвищена чутливість до активної речовини (філграстим) або до інших компонентів препарату. Тяжка вроджена нейтропенія (синдром Костманна) із цитогенетичними порушеннями. Новонароджений вік (відразу після народження до 28 днів життя).Вагітність та лактаціяБезпека філграстиму для вагітних жінок не встановлена, тому його призначення вагітним не може бути рекомендовано. При необхідності застосування філграстиму під час лактації грудне вигодовування слід припинити.Побічна діяЛікування препаратом Лейкостим у рекомендованих дозах може супроводжуватися хворобливістю у місці ін'єкції, болями у кістках та м'язах. У клінічному дослідженні препарату Лейкостим у 7,5% пацієнтів відзначали слабкі або помірні кістково-м'язові болі, які або не вимагали лікарської корекції, або були куповані прийомом нестероїдних протизапальних препаратів. Сильного болю відзначено не було. За даними літератури, в окремих випадках можуть бути виявлені реакції гіперчутливості уповільненого типу в місці введення препарату, що супроводжуються появою еритеми та набряку. У разі виявлення таких реакцій застосування препарату слід припинити. У поодиноких випадках при застосуванні філграстиму спостерігалися головний біль, стомлюваність, діарея, гепатомегалія, розлади сечовипускання (головним чином слабка або помірна дизурія). Є окремі повідомлення про скороминуще зниження артеріального тиску, що не вимагало лікування. Може спостерігатися оборотне, дозозалежне і зазвичай слабке або помірне підвищення концентрацій лактатдегідрогенази, лужної фосфатази, сироваткової сечової кислоти та γ-глутамілтрансферази, зниження кількості тромбоцитів у периферичній крові. Рідко може спостерігатися висипання на шкірі, збільшення селезінки у хворих з вихідно не збільшеною селезінкою, васкуліт, тромбоз судин. Описано випадки появи інфільтратів у легенях з розвитком респіраторного дистрес-синдрому дорослих; ці явища частіше спостерігалися після схем хіміотерапії, що включають блеоміцин, їх зв'язок із прийомом філграстиму не встановлено. Дуже рідко після застосування філграстиму спостерігалися випадки протеїнурії та гематурії. Винятково рідко спостерігалося загострення ревматоїдного артриту на фоні застосування філграстиму, а також розрив селезінки, тромбоцитопенію та анемію при тривалому застосуванні філграстиму. При тривалій терапії філграстимом у 2% хворих на ТХН спостерігався шкірний васкуліт.Взаємодія з лікарськими засобамиУ зв'язку з високою чутливістю активно проліферуючих мієлоїдних клітин до протипухлинних цитостатичних препаратів при призначенні філграстиму слід дотримуватись інтервалу в 24 години до або після призначення мієлосупресивних препаратів. Ефективність та безпека введення філграстиму в один день із цитотоксичними хіміопрепаратами не встановлені. 5-фторурацил посилює тяжкість нейтропенії при одночасному призначенні з філграстимом. Філграстим фармацевтично несумісний з 0,9% розчином натрію хлориду. При застосуванні філграстиму для мобілізації стовбурових кровотворних клітин після хіміотерапії слід враховувати, що при призначенні протягом тривалого часу таких цитостатиків, як мелфалан, кармустин (BCNU) і карбоплатин, ефективність мобілізації може бути знижена.Спосіб застосування та дозиІндивідуальний, залежно від показань та схеми лікування.ПередозуванняВипадки передозування філграстиму не відмічені.Запобіжні заходи та особливі вказівкиЗ особливою обережністю філграстим слід застосовувати при гострому мієлолейкозі. При мієлодиспластичному синдромі (МДС) та хронічному мієлолейкозі ефективність та безпека застосування філграстиму не встановлені. Пацієнтам з переліченими вище захворюваннями, а також з передпухлинними ураженнями мієлоїдного паростка кровотворення, застосування філграстиму не рекомендується, оскільки клітини деяких пухлин можуть нести рецептор до Г-КСФ. Внаслідок цього особливу увагу слід звертати на диференціальний діагноз між бластним кризом хронічного мієлолейкозу та гострим мієлолейкозом. У невеликої кількості хворих (менше 5%), які отримували філграстим, спостерігався гіперлейкоцитоз (збільшення числа лейкоцитів понад 100х109/л). Побічні явища безпосередньо пов'язані з індукованим філграстимом гіперлейкоцитозом не описані. Однак, враховуючи можливий ризик, пов'язаний із гіперлейкоцитозом, під час лікування філграстимом необхідно регулярно визначати кількість лейкоцитів. При збільшенні кількості лейкоцитів понад 50×109/л філграстим слід негайно відмінити. У разі застосування філграстиму для мобілізації кровотворних стовбурових клітин препарат необхідно відмінити, коли число лейкоцитів перевищить 70x109/л. Слід враховувати, що застосування філграстиму не запобігає тромбоцитопенії та анемії. Оскільки тромбоцитопенія та анемія часто є наслідком застосування високих доз хіміопрепаратів, рекомендується регулярно визначати кількість тромбоцитів, а також кількість еритроцитів або рівень гемоглобіну у процесі застосування філграстиму після хіміотерапії. Враховуючи механізм фармакологічної (імунологічної) дії філграстиму, його вплив на здатність керувати транспортними засобами та працювати з механізмами є вкрай малоймовірним.Умови відпустки з аптекЗа рецептомВідео на цю тему
2 368,00 грн
380,00 грн
Склад, форма випуску та упаковкаВ 1 мл розчину міститься: Активна речовина: філграстим (рекомбінантний гранулоцитарний колонієстимулюючий фактор людини) 600 мкг (60 млн. ME); допоміжні речовини: манітол, декстран 60000, натрію ацетату тригідрат, оцтова кислота крижана, полісорбат 80, вода для ін'єкцій. Флакон 0.8 мл (1 шт).Опис лікарської формиРозчин для внутрішньовенного та підшкірного введення.Фармакотерапевтична групаФілграстим виробляється штамом бактерії Escherichia coli, в яку методами генної інженерії введено ген гранулоцитарного колонієстимулюючого фактора людини. Лейкостим ідентичний природному гранулоцитарному колонієстимулюючому фактору людини за біологічною активністю, відрізняючись від нього відсутністю глікозилювання та наявністю додаткового N-кінцевого амінокислотного залишку метіоніну. Лейкостим прискорює проліферацію гранулоцитарних клітин-попередників нейтрофільного паростка кісткового мозку (КОЕ-Г), диференціювання у напрямку зрілих нейтрофілів та їх вихід у периферичну кров із кісткового мозку. Викликає дозозалежне збільшення кількості нейтрофілів у периферичній крові. Нейтрофіли, що продукуються у відповідь на введення препарату Лейкостим, мають нормальну або підвищену хемотаксичну та фагоцитарну активність. Застосування препарату Лейкостим дозволяє відновити кількість нейтрофілів у периферичній крові при нейтропенії у хворих, які отримують хіміотерапію, або у пацієнтів із хронічною нейтропенією. Застосування препарату Лейкостим у профілактичних цілях дозволяє знизити частоту, тяжкість та тривалість нейтропенії та фебрильної нейтропенії після хіміотерапії. Це веде до запобігання інфекційним ускладненням,зменшення термінів госпіталізації та дотримання передбачених схемами лікування інтервалів між циклами хіміотерапії. Застосування препарату Лейкостим як після хіміотерапії, так і незалежно від неї призводить до мобілізації в периферичну кров клітин-попередників гемопоезу. Ці клітини можуть бути зібрані шляхом цитаферезу та введені пацієнту після високо дозної хіміотерапії. Введення кровотворних стовбурових клітин дозволяє відновити кровотворну та імунну системи після мієлоаблативної хіміотерапії. Після мієлосупресивної хіміотерапії введення кровотворних стовбурових клітин прискорює відновлення кровотворення, зменшуючи частоту та тяжкість інфекційних та геморагічних ускладнень. Ефективність та безпека препарату Лейкостим у дорослих та дітей, які отримують цитотоксичну хіміотерапію, однакові. У дітей та дорослих з тяжкою хронічною нейтропенією препарат Лейкостим стабільно збільшує число нейтрофілів у периферичній крові, знижуючи частоту інфекційних ускладнень. Призначення препарату Лейкостим пацієнтам з ВІЛ-інфекцією дозволяє підтримати нормальний рівень нейтрофілів та слідувати рекомендованим дозам антиретровірусної та/або іншої мієлосупресивної терапії. Ознаки збільшення реплікації ВІЛ при застосуванні філграстиму не відзначено.ФармакокінетикаКонцентрація препарату в плазмі крові пропорційна дозі, що вводиться. Період напіввиведення філграстиму при підшкірному та внутрішньовенному введенні становить 3-4 години. Після підшкірного введення терапевтичних доз філграстиму його концентрація в сироватці перевищує 10 нг/мл протягом 8-16 годин. Існує пряма залежність між концентрацією філграстиму у плазмі та збільшенням кількості нейтрофілів у периферичній крові. Філграстим, в основному, метаболізується до пептидів і лише незначною мірою виводиться із сечею у незміненому вигляді (менше 1 % введеної дози). Тривале застосування філграстиму протягом періоду до 28 днів не супроводжується ознаками кумуляції та збільшенням періоду напіввиведення.ІнструкціяЛейкостим може бути введений як підшкірно, і внутрішньовенно. Спосіб введення та дози залежать від конкретної клінічної ситуації та визначаються лікарем. Переважним є підшкірний шлях введення. При необхідності внутрішньовенного введення необхідна кількість препарату вводиться зі шприца у флакон або пластиковий контейнер з 5% розчином декстрози, потім проводиться 30-хвилинна інфузія розведеного препарату. У зв'язку з підвищеною чутливістю мієлоїдних клітин, що швидко діляться до цитотоксичних хіміопрепаратів, використання препарату Лейкостим не рекомендується менш ніж за 24 години до початку курсу хіміотерапії і раніше, ніж через 24 години після закінчення курсу хіміотерапії.Показання до застосуванняПрепарат застосовується з метою: Скорочення тривалості нейтропенії ІІ-ІV ступеня та зниження частоти фебрильної нейтропенії у хворих з немієлопроліферативними новоутвореннями після хіміотерапії цитостатичними препаратами; Мобілізацію гемопоетичних клітин-попередників у периферичну кров з метою подальшої їх сепарації та трансплантації після мієлосупресивної хіміотерапії; скорочення тривалості нейтропенії та профілактики пов'язаних з нею ускладнень у хворих, які отримують мієлоаблативну хіміотерапію з подальшою трансплантацією кісткового мозку; Лікування тяжкої хронічної нейтропенії для збільшення числа нейтрофілів та зниження частоти та тривалості інфекційних ускладнень; лікування стійкої нейтропенії у пацієнтів із розгорнутою стадією ВІЛ-інфекції (абсолютна кількість нейтрофілів (&ge 1,0х109/л) для зниження ризику бактеріальних інфекцій; мобілізації гемопоетичних клітин-попередників у периферичну кров у здорових донорів з метою подальшої їх сепарації та алогенної трансплантації. Застосовувати за призначенням лікаря.Протипоказання до застосуванняПідвищена чутливість до активної речовини (філграстим) або до інших компонентів препарату. Тяжка вроджена нейтропенія (синдром Костманна) із цитогенетичними порушеннями. Новонароджений вік (відразу після народження до 28 днів життя).Вагітність та лактаціяБезпека філграстиму для вагітних жінок не встановлена, тому його призначення вагітним не може бути рекомендовано. При необхідності застосування філграстиму під час лактації грудне вигодовування слід припинити.Побічна діяЛікування препаратом Лейкостим у рекомендованих дозах може супроводжуватися хворобливістю у місці ін'єкції, болями у кістках та м'язах. У клінічному дослідженні препарату Лейкостим у 7,5% пацієнтів відзначали слабкі або помірні кістково-м'язові болі, які або не вимагали лікарської корекції, або були куповані прийомом нестероїдних протизапальних препаратів. Сильного болю відзначено не було. За даними літератури, в окремих випадках можуть бути виявлені реакції гіперчутливості уповільненого типу в місці введення препарату, що супроводжуються появою еритеми та набряку. У разі виявлення таких реакцій застосування препарату слід припинити. У поодиноких випадках при застосуванні філграстиму спостерігалися головний біль, стомлюваність, діарея, гепатомегалія, розлади сечовипускання (головним чином слабка або помірна дизурія). Є окремі повідомлення про скороминуще зниження артеріального тиску, що не вимагало лікування. Може спостерігатися оборотне, дозозалежне і зазвичай слабке або помірне підвищення концентрацій лактатдегідрогенази, лужної фосфатази, сироваткової сечової кислоти та γ-глутамілтрансферази, зниження кількості тромбоцитів у периферичній крові. Рідко може спостерігатися висипання на шкірі, збільшення селезінки у хворих з вихідно не збільшеною селезінкою, васкуліт, тромбоз судин. Описано випадки появи інфільтратів у легенях з розвитком респіраторного дистрес-синдрому дорослих; ці явища частіше спостерігалися після схем хіміотерапії, що включають блеоміцин, їх зв'язок із прийомом філграстиму не встановлено. Дуже рідко після застосування філграстиму спостерігалися випадки протеїнурії та гематурії. Винятково рідко спостерігалося загострення ревматоїдного артриту на фоні застосування філграстиму, а також розрив селезінки, тромбоцитопенію та анемію при тривалому застосуванні філграстиму. При тривалій терапії філграстимом у 2% хворих на ТХН спостерігався шкірний васкуліт.Взаємодія з лікарськими засобамиУ зв'язку з високою чутливістю активно проліферуючих мієлоїдних клітин до протипухлинних цитостатичних препаратів при призначенні філграстиму слід дотримуватись інтервалу в 24 години до або після призначення мієлосупресивних препаратів. Ефективність та безпека введення філграстиму в один день із цитотоксичними хіміопрепаратами не встановлені. 5-фторурацил посилює тяжкість нейтропенії при одночасному призначенні з філграстимом. Філграстим фармацевтично несумісний з 0,9% розчином натрію хлориду. При застосуванні філграстиму для мобілізації стовбурових кровотворних клітин після хіміотерапії слід враховувати, що при призначенні протягом тривалого часу таких цитостатиків, як мелфалан, кармустин (BCNU) і карбоплатин, ефективність мобілізації може бути знижена.Спосіб застосування та дозиІндивідуальний, залежно від показань та схеми лікування.ПередозуванняВипадки передозування філграстиму не відмічені.Запобіжні заходи та особливі вказівкиЗ особливою обережністю філграстим слід застосовувати при гострому мієлолейкозі. При мієлодиспластичному синдромі (МДС) та хронічному мієлолейкозі ефективність та безпека застосування філграстиму не встановлені. Пацієнтам з переліченими вище захворюваннями, а також з передпухлинними ураженнями мієлоїдного паростка кровотворення, застосування філграстиму не рекомендується, оскільки клітини деяких пухлин можуть нести рецептор до Г-КСФ. Внаслідок цього особливу увагу слід звертати на диференціальний діагноз між бластним кризом хронічного мієлолейкозу та гострим мієлолейкозом. У невеликої кількості хворих (менше 5%), які отримували філграстим, спостерігався гіперлейкоцитоз (збільшення числа лейкоцитів понад 100х109/л). Побічні явища безпосередньо пов'язані з індукованим філграстимом гіперлейкоцитозом не описані. Однак, враховуючи можливий ризик, пов'язаний із гіперлейкоцитозом, під час лікування філграстимом необхідно регулярно визначати кількість лейкоцитів. При збільшенні кількості лейкоцитів понад 50×109/л філграстим слід негайно відмінити. У разі застосування філграстиму для мобілізації кровотворних стовбурових клітин препарат необхідно відмінити, коли число лейкоцитів перевищить 70x109/л. Слід враховувати, що застосування філграстиму не запобігає тромбоцитопенії та анемії. Оскільки тромбоцитопенія та анемія часто є наслідком застосування високих доз хіміопрепаратів, рекомендується регулярно визначати кількість тромбоцитів, а також кількість еритроцитів або рівень гемоглобіну у процесі застосування філграстиму після хіміотерапії. Враховуючи механізм фармакологічної (імунологічної) дії філграстиму, його вплив на здатність керувати транспортними засобами та працювати з механізмами є вкрай малоймовірним.Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему
1 406,00 грн
1 344,00 грн
Склад, форма випуску та упаковкаРозчин - 1 мл: Активна речовина: залізо ІІІ (у формі гідроксид цукрозного комплексу) 20 мг. Допоміжні речовини: гідроксид натрію - до рН 11.0, вода д/і - до 1 мл. 5 мл – флакони безбарвного скла (1) – пачки картонні.Опис лікарської формиРозчин для внутрішньовенного введення; колоїдний, від червоно-коричневого до коричневого кольору.Фармакотерапевтична групаПрепарат заліза регулює метаболічні процеси. Являє собою колоїдний розчин, який складається із сфероїдальних залізо-вуглеводних наночастинок. У ядрі (центрі) кожної частки знаходиться заліза [III] гідроксид. Ядро оточене оболонкою із сахарози, яка стабілізує заліза [III] гідроксид, повільно вивільняє біоактивне залізо та зберігає отримані частинки у колоїдному розчині. В результаті утворюється комплекс, молекулярна маса якого становить приблизно 43 кДа, внаслідок цього його виведення нирками у незміненому вигляді неможливе. Залізо [III] у цьому комплексі пов'язане зі структурами, подібними до природного феритину. Активна речовина препарату заліза [III] гідроксид сахарозний комплекс при попаданні в організм дисоціює в ретикулоендотеліальній системі на залізо та сахарозу. Завдяки нижчій стабільності заліза сахарату проти трансферрином, спостерігається конкурентний обмін заліза на користь трансферрину. В результаті за 24 години переноситься близько 31 мг заліза. Поліциклічний гідроксид заліза [III] частково зберігається у вигляді феритину після комплексоутворення з протеїновим лігандом – апоферитином мітохондрій печінки. Показник гемоглобіну підвищується швидше та з більшою достовірністю, ніж після терапії лікарськими засобами, що містять залізо [II]. Введення 100 мг заліза призводить до збільшення гемоглобіну на 2-3%; при вагітності – на 2%. Токсичність препарату дуже низька. Терапевтичний індекс дорівнює 30 (200/7).ФармакокінетикаРозподіл Після одноразового внутрішньовенного введення препарату Лікфер 100®, що містить 100 мг заліза, C max ;заліза досягається через 10 хв після ін'єкції. Vd; у рівноважному стані становить приблизно 8 л, що вказує на низький розподіл заліза в рідких середовищах організму. Виведення T1/2; - 6 год. Виведення заліза нирками перші 4 години після ін'єкції становить менше 5% від загального кліренсу. Через 24 год вміст заліза сироватки повертається до первісного (до введення) значення, приблизно 75% сахарози залишає судинне русло.Клінічна фармакологіяАнтианемічний препарат для парентерального застосування.Показання до застосуванняЗалізодефіцитні стани (в т.ч. залізодефіцитна та гостра) постгеморагічна анемія) при необхідності швидкого заповнення заліза; при непереносимості препаратів заліза для вживання; захворювання шлунково-кишкового тракту, при яких неможливий прийом препаратів заліза всередину.Протипоказання до застосуванняАнемія пов'язана з дефіцитом заліза; наявність ознак перевантаження залізом (гемосидероз, гемохроматоз) чи порушення процесу його утилізації; І триместр вагітності; - підвищена чутливість до компонентів препарату. З обережністю слід застосовувати препарат у пацієнтів з бронхіальною астмою, екземою, полівалентною алергією, алергічними реакціями на інші парентеральні препарати заліза (у зв'язку з високим ризиком розвитку алергічних реакцій), з печінковою недостатністю, цукровим діабетом, з гострими інфекційними захворюваннями. які мають низьку залізозв'язувальну здатність сироватки та/або дефіцит фолієвої кислоти, у дітей та підлітків віком до 18 років (у зв'язку з недостатністю, даних з безпеки та ефективності).Вагітність та лактаціяПрепарат протипоказаний у І триместрі вагітності. У ІІ та ІІІ триместрах вагітності застосовують лише у випадку, якщо передбачувана користь для матері перевищує потенційний ризик для плода. У період лактації безпека застосування препарату не встановлена. При необхідності застосування препарату в період лактації грудне вигодовування слід припинити або відмінити. Застосування у дітей З; обережністю; слід застосовувати препарат у дітей та підлітків у віці до 18 років (у зв'язку з недостатністю, даних з безпеки та ефективності).Побічна діяЗ боку нервової системи: запаморочення, головний біль, втрата свідомості, парестезії. З боку серцево-судинної системи: серцебиття, тахікардія, зниження АТ, колаптоїдні стани, відчуття жару, припливи крові до обличчя, периферичні набряки. З боку дихальної системи: ; бронхоспазм, задишка. З боку травної системи: ; минущі смакові порушення (особливо металевий присмак у роті), розлиті болі в животі, біль в епігастральній ділянці, діарея, спотворення смаку, нудота, блювання. З боку шкірних покривів: ; еритема, свербіж, висипання, порушення пігментації, підвищення пітливості. З боку кістково-м'язової системи: артралгія, біль у спині, набряк суглобів, міалгія, біль у кінцівках. Алергічні реакції: ; анафілактоїдні реакції, набряк обличчя, набряк гортані. Інші: ;астенія, біль у грудях, спині, почуття тяжкості у грудях, слабкість, почуття нездужання, блідість, підвищення температури тіла, озноб. Місцеві реакції: біль і набряк у місці введення (особливо при екстравазальному попаданні препарату), флебіт, відчуття печіння, гематома. Лікар повинен бути поінформований, якщо будь-які із зазначених в інструкції побічних ефектів посилюються, або розвиваються будь-які інші побічні ефекти, які не вказані в інструкції.Взаємодія з лікарськими засобамиНеприпустиме одночасне застосування препарату Лікфер 100® з лікарськими формами заліза для прийому внутрішньо, тому що зменшується всмоктування заліза із ШКТ. Лікування пероральними препаратами заліза можна розпочинати не раніше як через 5 днів після останньої ін'єкції. Фармацевтична взаємодія Лікфер 100® можна змішувати в одному шприці тільки з 0.9% розчином натрію хлориду. Жодних інших розчинів для внутрішньовенного введення та терапевтичних препаратів додавати не дозволяється, оскільки існує ризик преципітації та/або іншої фармацевтичної взаємодії. Сумісність із контейнерами з інших матеріалів, ніж скло, поліетилен та полівінілхлорид не вивчена.Спосіб застосування та дозиЛікфер 100 ® ;вводять тільки внутрішньовенно повільно струминно або краплинно, а також у венозну ділянку діалізної системи. Препарат не призначений для внутрішньом'язового введення. Неприпустиме одноразове введення повної (кумулятивної) терапевтичної дози препарату. Перед введенням першої терапевтичної дози необхідно призначити тест-дозу. Якщо протягом періоду спостереження виникли явища непереносимості, препарат слід негайно припинити. Перед розкриттям ампули слід оглянути наявність можливого осаду і ушкоджень. Можна використовувати лише коричневий розчин без осаду. Неприпустимо введення препарату за наявності осаду. Краплинне введення Лікфер 100 ® ; бажано вводити в ході краплинної інфузії для того, щоб зменшити ризик вираженого зниження артеріального тиску і небезпеку потрапляння розчину в навколовенозний простір. Безпосередньо перед інфузією Лікфер 100 слід розвести 0.9% розчином натрію хлориду у співвідношенні 1:20 [наприклад, 1 мл (20 мг заліза) у 20 мл 0.9% розчину натрію хлориду]. Отриманий розчин слід вводити: 100 мг заліза – не менше ніж за 15 хв; 200 мг заліза – протягом 30 хв; 300 мг заліза – протягом 1.5 год; 400 мг заліза – протягом 2.5 год; 500 мг заліза - протягом 3.5 год. Введення максимально переносимої разової дози, що становить 7 мг заліза/кг маси тіла, слід проводити протягом мінімум 3.5 год, незалежно від загальної дози препарату. Перед першим краплинним введенням терапевтичної дози препарату Лікфер 100 ® ;необхідно ввести ;тест-дозу: 1 мл препарату Лікфер 100 ® ;(20 мг заліза) ;дорослим і дітям з масою тіла більше 14 кг, і половину денної дози (1.5 мг заліза/ кг); дітям з масою тіла менше 14 кг; протягом 15 хв. За відсутності небажаних явищ, частину розчину, що залишилася, слід вводити з рекомендованою швидкістю. Струмене введення Лікфер 100 ® ;також можна вводити у вигляді нерозведеного розчину внутрішньовенно повільно, зі швидкістю 1 мл (20 мг заліза) у хв (наприклад, 5 мл препарату Лікфер 100 ® (100 мг заліза) вводять протягом 5 хв). Максимальний обсяг препарату Лікфер 100® становить 10 мл (200 мг заліза) за одну ін'єкцію. Після ін'єкції пацієнту рекомендується на деякий час зафіксувати руку у витягнутому положенні. Перед першим струменевим введенням терапевтичної дози препарату Лікфер 100 ® слід ввести ;тест-дозу: ;1 мл препарату Лікфер 100 ® ;(20 мг заліза) ;дорослим і дітям з масою тіла більше 14 кг, і половину добової дози (1.5 мг заліза/ кг); дітям з масою тіла менше 14 кг; протягом 1-2 хв. За відсутності небажаних явищ протягом наступних 15 хв спостереження частину розчину, що залишилася, слід вводити з рекомендованою швидкістю. Після ін'єкції пацієнту рекомендується зафіксувати руку у витягнутому положенні. Введення у діалізну систему Лікфер 100 ® ;можна вводити безпосередньо у венозну ділянку діалізної системи, суворо дотримуючись правил, описаних для внутрішньовенної ін'єкції. Розрахунок дози Перед введенням необхідно індивідуально розрахувати; загальний дефіцит заліза в організмі; за такою формулою: Загальний дефіцит заліза (мг); = маса тіла (кг) х (Нb у нормі - Нb хворого (г/л)) х 0.24 + депоноване залізо (мг) Для пацієнтів з масою тіла менше 35 кг: кількість депонованого заліза = 15 мг/кг маси тіла; нормальний показник Нb = 130 г/л. Для пацієнтів з масою тіла понад 35 кг: кількість депонованого заліза = 500 мг нормальний показник Нb=150 г/л. Коефіцієнт 0.24 = 0.0034 х 0.07 х 1000 (зміст заліза в гемоглобіні = 0.34%; об'єм крові = 7% від маси тіла; коефіцієнт 1000 = переведення з "г" в "мг"). Потім слід розрахувати ; кумулятивну (курсову) дозу препарату ; Лікфер 100 ® , ; яку необхідно ввести для поповнення дефіциту заліза в організмі за наступною формулою: Загальний обсяг препарату (мл); = Загальний дефіцит заліза (мг)/20 мг/мл Приблизні значення загального дефіциту заліза та загального обсягу препарату для введення на курс терапії наведено у таблицях 1 та 2. Таблиця 1. Маса тіла (кг) Кумулятивна (курсова) терапевтична доза препарату Лікфер 100 ® для введення ; Hb 60 г/л Hb 75 г/л ; мг Fe мл мг Fe мл 5 160 8 140 7 10 320 16 280 14 15 480 24 420 21 20 640 32 560 28 25 800 40 700 35 30 960 48 840 42 35 1260 63 1140 57 40 1360 68 1220 61 45 1480 74 1320 66 50 1580 79 1400 70 55 1680 84 1500 75 60 1800 90 1580 79 65 1900 95 1680 84 70 2020 101 1760 88 75 2120 106 1860 93 80 2220 111 1940 97 85 2340 117 2040 102 90 2440 122 2120 106 Таблиця 2. Маса тіла (кг) Кумулятивна (курсова) терапевтична доза препарату Лікфер 100 ® для введення ; Hb 90 г/л Hb 105 г/л ; мг Fe мл мг Fe мл 5 120 6 100 5 10 240 12 220 11 15 380 19 320 16 20 500 25 420 21 25 620 31 520 26 30 740 37 640 32 35 1000 50 880 44 40 1080 54 940 47 45 1140 57 980 49 50 1220 61 1040 52 55 1300 65 1100 55 60 1360 68 1140 57 65 1440 72 1200 60 70 1500 75 1260 63 75 1580 79 1320 66 80 1660 83 1360 68 85 1720 86 1420 71 90 1800 90 1480 74 Кратність введення визначає лікар, але введення проводиться не частіше ніж через день. Дорослі, зокрема. пацієнти похилого віку (старше 65 років): ; 5-10 мл Лікфер 100 ® ; (100 - 200 мг заліза) 1-3 рази на тиждень. Діти: є лише обмежені дані про застосування препарату у дітей. У разі потреби рекомендується вводити не більше 0.15 мл препарату Лікфер 100® ( 3 мг заліза) на кг маси тіла 1-3 рази на тиждень залежно від кількості Hb. Максимально переносима разова доза (дорослі, у т.ч. пацієнти похилого віку (старше 65 років) Для струминного введення: 10 мл препарату Лікфер 100 ® (200 мг заліза), тривалість введення не менше 10 хв. Для краплинного введення: залежно від показань разова доза може досягати 500 мг заліза. Максимально допустима разова доза становить 7 мг заліза на кг маси тіла один раз на тиждень, але доза не повинна перевищувати 500 мг заліза. Як правило, високі дози асоціюються із вищою частотою небажаних реакцій. У разі коли загальна терапевтична доза перевищує максимальну допустиму разову дозу, рекомендується дробове введення препарату. Якщо через 1-2 тижні після початку лікування препаратом Лікфер 100® не відбувається поліпшення гематологічних показників, необхідно переглянути початковий діагноз. Розрахунок дози для заповнення вмісту заліза після крововтрати або здачі аутологічної крові Доза препарату Лікфер 100 ® , необхідна для компенсації дефіциту заліза, розраховується за такою формулою: Якщо кількість втраченої крові відома: в/в введення 200 мг заліза (= 10 мл препарату Лікфер 100 ® ) призводить до такого ж підвищення концентрації Нb, як і переливання 1 одиниці крові (= 400 мл з концентрацією Нb 150 г/л). Кількість заліза, яке необхідно заповнити (мг) = кількість одиниць втраченої крові х 200; або ;необхідний об'єм препарату Лікфер 100 ® ;(мл) = кількість одиниць втраченої крові × 10. При зниженні вмісту Нb: слід використовувати попередню формулу за умови, що депо заліза поповнювати не потрібно. Кількість заліза, яку потрібно заповнити (мг) = маса тіла (кг)×0.24×(нормальний показник Нb – Нb хворого (г/л)). Наприклад, маса тіла 60 кг, дефіцит Нb=10 г/л: необхідна кількість заліза = 150 мг, необхідний об'єм препарату Лікфер 100 = 7.5 мл Лікування пацієнтів з хронічними нирковими захворюваннями, які перебувають на гемодіалізі та отримують додаткове лікування еритропоетином В/в ін'єкцію слід проводити якнайповільніше, тривалість введення збільшується в міру підвищення дози. Процедура не становить особливої складності для хворих, які перебувають на гемодіалізі, т.к. вони зазвичай є підходящий в/в доступ. Препарат вводять у 0.9% розчині натрію хлориду протягом не менше 15 хв протягом 2 останніх годин сеансу гемодіалізу. Абсолютний дефіцит заліза (фаза корекції анемії): 30-50 мг заліза/сеанс діалізу або 1000 мг заліза протягом 6-10 тижнів. Фаза підтримуючої терапії: 10-25 мг заліза/сеанс діалізу або 100 мг заліза 1 раз на місяць (залежно від концентрації феритину сироватки). Фаза корекції гемоглобіну: 150 мг заліза для підвищення концентрації на 10 г/л.ПередозуванняСимптоми: зниження АТ (ознаки колапсу виявляються протягом 30 хв), симптоми гемосидерозу. Лікування: проведення симптоматичної терапії, при необхідності - лікарські засоби, що зв'язують залізо (хелати), наприклад дефероксамін.Запобіжні заходи та особливі вказівкиСлід суворо дотримуватись швидкості введення препарату Лікфер 100®; при швидкому введенні препарату можливе зниження артеріального тиску. Вища частота розвитку побічних реакцій (особливо зниження АТ), зокрема. та важких, асоціюється зі збільшенням дози. Таким чином, рекомендований час введення препарату слід суворо дотримуватися, навіть якщо пацієнт не отримує препарат у разовій дозі, що максимально переноситься. У період введення препарату Лікфер 100® необхідно контролювати параметри гемодинаміки. Лікфер 100® слід призначати тільки тим хворим, у яких діагноз анемії підтверджений відповідними лабораторними даними (наприклад, результатами визначення феритину сироватки або показниками гемоглобіну і гематокриту, кількості еритроцитів та їх параметрів - середнього об'єму еритроциту). При внутрішньовенному введенні препаратів заліза можливий розвиток алергічних або анафілактоїдних реакцій, які можуть бути потенційно небезпечними для життя. Пацієнти з бронхіальною астмою, екземою, атопічними захворюваннями, полівалентною алергією, алергічними реакціями на інші препарати заліза, а також особи, які мають низьку залізозв'язуючу здатність сироватки/або недостатність фолієвої кислоти, мають підвищений ризик розвитку алергічних або анафілактоїдних реакцій. Дослідження, проведені у пацієнтів, які мають реакції підвищеної чутливості до декстрану заліза, показали відсутність ускладнень на фоні лікування препаратом. Слід уникати проникнення препарату в околовенозний простір, т.к. це призводить до некрозу тканин та коричневого фарбування шкіри. У разі розвитку цього ускладнення, рекомендується (якщо голка ще знаходиться в посудині) ввести невелику кількість 0.9% розчину натрію хлориду. Для прискорення виведення заліза і запобігання його подальшому проникненню в навколишні тканини, рекомендується нанесення на місце ін'єкції гепарин-вмісних препаратів (гель або мазь наносять легкими рухами, не втираючи). В 1 мл препарату Лікфер 100® міститься від 260 мг до 340 мг сахарози. Ці дані необхідно враховувати у пацієнтів із цукровим діабетом. При краплинному веденні препарату в залежності від показань разова доза, що максимально переноситься, може досягати 500 мг заліза, що відповідає введенню 8.5 г сахарози. Ця кількість вуглеводів відповідає 0.7ХЕ. Під час терапії стимуляторами еритропоезу обмін заліза контролюють за допомогою таких показників як концентрація феритину сироватки та насичення трансферину залізом (НТЗ). Визначення кількості гіпохромних еритроцитів та концентрації гемоглобіну в ретикулоцитах допомагає прийняти рішення про необхідність призначення препаратів заліза внутрішньовенно, коли є гіперферитинемія та низька НТШ. Ризик перевантаження залізом компенсується крововтратами під час процедур, пов'язаних з діалізом (втрачається 1-3 г заліза на рік). Слід регулярно контролювати концентрацію феритину сироватки. Концентрація феритину сироватки вище 500 мкг/л (при нормальному показнику С-реактивного білка), що зберігається тривалий час, може свідчити про ятрогенне навантаження залізом.У таких випадках препарати заліза слід скасовувати (терапію стимуляторами еритропоезу слід продовжувати). У зв'язку з тим, що залізо стимулює зростання більшості мікроорганізмів, препарати заліза слід скасовувати у разі розвитку гострих бактеріальних інфекцій. З обережністю слід проводити терапію препаратами заліза внутрішньовенно у пацієнтів із постійними діалізними катетерами. Пацієнт повинен повідомляти лікаря про прийом інших лікарських засобів під час лікування Лікфером 100®. Вплив на здатність до керування автотранспортом та управління механізмами Безпека впливу препарату на здатність до керування транспортними засобами чи потенційно небезпечними механізмами не встановлена. Пацієнтам рекомендується бути обережними при керуванні транспортними засобами та інших потенційно небезпечних видах діяльності.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаLipofer (пірофосфат заліза, кукурудзяний крохмаль (загусник), лецитин соняшнику (емульгатор)), модифікований кукурудзяний крохмаль Amilogel K (загусник), желатинова капсула (желатин, вода, діоксид титану (барвник)), вітамін С (L-аскорбіна) магнію стеарат (агент антистежуючий), тальк (агент антистежуючий).ХарактеристикаДефіцит заліза у вагітних несприятливо відбивається на перебігу вагітності, пологів, післяпологового періоду, стані плода та новонародженого, сприяючи збільшенню частоти загрози переривання вагітності, плацентарної недостатності, затримки внутрішньоутробного розвитку та гіпоксії плода. З дефіцитом заліза пов'язані патологічні крововтрати під час пологів і ранньому післяпологовому періоді, інфекційні ускладнення та недостатність вироблення грудного молока у породіль. Крім того, дефіцит заліза в різні періоди вагітності є однією з причин розвитку ЖДС і анемії у грудних дітей, а також їх відставання в психомоторному та розумовому розвитку на перших роках життя. , Доповнена вітаміном С. Мікрокапсула Lipofer сприяє повноцінному засвоєнню заліза безпосередньо в тонкому кишечнику, приховує металевий смак заліза, захищає слизову оболонку шлунково-кишкового тракту, запобігає нудоті, подразненню, запори і фарбуванню емалі зубів у темний колір. Вітамін С (аскорбінова кислота) та його доставки. Відіграє важливу роль у синтезі колагену та у зміцненні імунітету, захищає клітини та тканини від вільних радикалів. Бере участь у регуляції окисно-відновних процесів. Має виражені антиоксидантні властивості.РекомендуєтьсяЯк біологічно активної добавки до їжі - додаткового джерела заліза та вітаміну С.Протипоказання до застосуванняІндивідуальна нестерпність компонентів.Спосіб застосування та дозиДітям старше 14 років, дорослим, у тому числі вагітним і жінкам, що годують по 1 капсулі на день під час їжі. Тривалість прийому 1 місяць.Запобіжні заходи та особливі вказівкиПеред застосуванням рекомендується проконсультуватися з лікарем. Дітям приймати за погодженням із лікарем-педіатром.Умови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаТаблетки жувальні - 1 таб. Активні речовини: заліза (III) гідроксид полімальтозат – 357 мг, що відповідає вмісту заліза – 100 мг; Допоміжні речовини: декстрати – 232 мг, макрогол 6000 – 37 мг, тальк очищений – 21 мг, натрію цикламат – 9 мг, ванілін – 2. 9 мг, какао порошок – 29 мг, ароматизатор шоколадний – 0.
Склад, форма випуску та упаковкаСироп - 1 мл: Активні речовини: заліза (III) гідроксид полімальтозат 35. 7 мг, що відповідає вмісту заліза – 10 мг; Допоміжні речовини: сахароза - 200 мг, сорбітолу розчин 70% - 400 мг, метилпарагідроксибензоат - 0. 583 мг, пропілпарагідроксибензоат - 0.
Склад, форма випуску та упаковкаКраплі - 1 мл (20 крапель): Активні речовини: заліза (III) гідроксид полімальтозат – 178. 6 мг, що відповідає вмісту заліза – 50 мг; Допоміжні речовини: сахароза – 50 мг, натрію метилпарагідроксибензоат – 2 мг, натрію пропілпарагідроксибензоат – 0. 22 мг, ароматизатор кремовий – 3 мг, натрію гідроксид – до pH 5.
Фасування: N30 Форма випуску таб. жувальні Упаковка: блістер Виробник: Віфор Інтернейшнл Інк. Завод-производитель: Vifor SA(Швейцария) Действующее вещество: Железа (III) гидроксид полимальтозат + Фолиевая кислота.
10 474,00 грн
426,00 грн
Фасування: N1 Форма випуску: р-р для в/в та п/к введення Упаковка: шприц-тюбик Виробник: Рош Діагностікс Завод-виробник: Рош Діагностікс Гмбх(Німеччина) Діюча речовина: Метоксіполіетиленгліколь-епоетин бета. . .
5 718,00 грн
444,00 грн
Фасування: N1 Форма выпуска: р-р для в/в и п/к введения Упаковка: шприц-тюбик Производитель: Рош Диагностикс Завод-производитель: Рош Диагностикс Гмбх(Германия) Действующее вещество: Метоксиполиэтиленгликоль-эпоэтин бета. . .
8 286,00 грн
8 202,00 грн
Фасовка: N1 Форма выпуска: р-р для в/в и п/к введения Упаковка: шприц-тюбик Производитель: Рош Диагностикс Завод-производитель: Рош Диагностикс Гмбх(Германия) Действующее вещество: Метоксиполиэтиленгликоль-эпоэтин бета. . .
6 782,00 грн
6 692,00 грн
Фасування: N5 Форма випуску: р-р для в/в та п/к введення Упакування: фл. Виробник: Фармстандарт Rx Завод-виробник: Фармстандарт-УфаВІТА(Росія) Діюча речовина: Філграстим. .
5 008,00 грн
4 936,00 грн
Фасовка: N5 Форма выпуска: р-р д/инъекций Упаковка: фл. Производитель: Фармстандарт Rx Завод-производитель: Фармстандарт-УфаВИТА(Россия) Действующее вещество: Филграстим. .
65 708,00 грн
65 620,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. Активна речовина: елтромбопаг оламіну 31.9 мг, що відповідає вмісту елтромбопагу 25 мг. Допоміжні речовини: маннітол – 29.7 мг, целюлоза мікрокристалічна – 14.9 мг, повідон К30 – 3.2 мг. Екстрагранулові компоненти: целюлоза мікрокристалічна – 238.8 мг, карбоксиметилкрохмаль натрію (тип А) – 28 мг, магнію стеарат – 3.5 мг. Склад плівкової оболонки: опадрай® білий YS-1-7706-G – 14 мг (гіпромелоза – 8.365 мг, титану діоксид – 4.375 мг, макрогол 400 – 1.12 мг, полісорбат 80 – 0.14 мг). 7 шт. - блістери (4) - пачки картонні.Опис лікарської формиТаблетки, покриті плівковою оболонкою білого кольору, круглі, двоопуклі, на одній стороні вигравірувано "GS NX3" та "25".Фармакотерапевтична групаСтимулятор гемопоезу. Тромбопоетин - це основний цитокін, який бере участь у регуляції мегакаріопоезу та виробленні тромбоцитів. Він є ендогенним лігандом для рецептора тромбопоетину. Елтромбопаг взаємодіє з трансмембранним доменом людського рецептора тромбопоетину та ініціює каскад передачі сигналу, що нагадує такий для ендогенного тромбопоетину, що супроводжується індукцією проліферації та диференціювання мегакаріоцитів із клітин-попередників кісткового мозку. Елтромбопаг відрізняється від тромбопоетину з погляду впливу на агрегацію тромбоцитів. На відміну від тромбопоетину, вплив елтромбопагу на тромбоцити здорової людини не посилює агрегацію під дією аденозиндифосфату (АДФ) та не стимулює експресію Р-селектину. Елтромбопаг не запобігає агрегації тромбоцитів під дією АДФ або колагену.ФармакокінетикаПараметри фармакокінетики елтромбопага після його введення пацієнтам з ідіопатичною тромбоцитопенічною пурпурою (ІТП) представлені у таблиці нижче. Середні геометричні (довірчий інтервал (ДІ) 95%) значення плазмових параметрів фармакокінетики елтромбопага у рівноважному стані у дорослих пацієнтів із ІТП Схема лікування елтромбопагом C max (мкг/мл) AUC (0-t) (мкг×год/мл) 50 мг 1 раз на добу (n=34) 8.01 (6.73; 9.53) 108 (88; 134) 75 мг 1 раз на добу (n=26) 12.7 (11; 14.5) 168 (143; 198) Дані залежності концентрації елтромбопага в плазмі крові від часу, отримані у 590 пацієнтів з вірусним гепатитом С (ВГС), включених у дослідження III фази TPL103922/ENABLE 1 і TPL108390/ENABLE 2, були об'єднані з даними у пацієнтів з ВГС, включених у фази TPL102357, та здорових дорослих добровольців у групі для аналізу фармакокінетики. Результати вимірювань C max та AUC (0-t) елтромбопага для пацієнтів з ВГС, включених у дослідження III фази, представлені в таблиці для кожної дози. Найбільш високу експозицію елтромбопагу спостерігали у пацієнтів з ВГС при дозах елтромбопага, що призначаються (згідно з таблицею нижче). Середні геометричні (ДІ 95%) значення стаціонарних параметрів елтромбопага у плазмі крові у пацієнтів з хронічним ВГС Доза елтромбопагу (1 раз на добу) N C max (мкг/мл) AUC (0-t) (мкг×год/мл) 25 мг 330 6.40 (5.97; 6.86) 118 (109, 128) 50 мг 119 9.08 (7.96; 10.35) 166 (143, 192) 75 мг 45 16.71 (14.26; 19.58) 301 (250, 363) 100 мг 96 19.19 (16.81; 21.91) 354 (304, 411) Дані представлені у вигляді середнього геометричного (ДІ 95%). AUC (0-t) та C max засновані на вторинних оцінках даних для кожного пацієнта з фармакокінетичної групи у високій дозі. Всмоктування Елтромбопаг всмоктується та досягає C max через 2-6 годин після прийому внутрішньо. Спільний прийом елтромбопагу з антацидами та іншими продуктами, що містять полівалентні катіони (наприклад, молочні продукти та мінеральні добавки), значно знижує експозицію елтромбопагу. Абсолютна біодоступність елтромбопага при внутрішньому прийомі не була встановлена. На підставі показників ниркової екскреції препарату та аналізу метаболітів, що виводяться через кишечник, було показано, що розрахункові значення всмоктування похідних препарату після введення його одноразової дози 75 мг становило щонайменше 52%. Розподіл Зв'язування з білками плазми високе (>99.9%). Елтромбопаг є субстратом для BCRP (білок резистентного раку молочної залози), але не для Р-глікопротеїну або ОАТР1В1. Метаболізм Всмоктується елтромбопаг піддається активному метаболізму. Метаболізується переважно шляхом розщеплення, окислення та кон'югації, з глюкуроновою кислотою, глутатіоном або цистеїном. За даними клінічного дослідження препарату, міченого радіоактивним ізотопом, було показано, що частку елтромбопага припадає близько 64% радіоактивного ізотопу вуглецю в плазмі. Другорядні метаболіти, на частку кожного з яких припадає менше 10% радіоактивності плазми, утворюються шляхом глюкуронідації та окислення. На основі дослідження міченого радіоактивним ізотопом елтромбопага було встановлено, що приблизно 20% дози препарату метаболізується шляхом окислення. Дослідження in vitro показали, що CYP1A2 та CYP2C8 є ізоферментами, що відповідають за окисний метаболізм, тоді як уридин-дифосфо-глюкуронілтрансферази UGT1A1 та UGT1A3 – ізоферменти, що відповідають за глюкуронізацію. У процесі розщеплення можуть брати участь бактерії із нижніх відділів ШКТ. Виведення Переважним шляхом виведення елтромбопагу є виділення через кишківник (59%); при цьому 31% дози виявляється у сечі у вигляді метаболітів. Вихідна речовина у сечі відсутня. У незмінному вигляді з калом виводиться близько 20% введеного препарату. T 1/2 елтромбопага із плазми становить близько 21-32 год. Фармакокінетика в особливих клінічних випадках Фармакокінетика елтромбопагу вивчалася після призначення препарату дорослим пацієнтам із порушенням функцій нирок. Після введення елтромбопагу в одноразовій дозі 50 мг пацієнтам з легкими порушеннями функції нирок AUC (0-∞) елтромбопагу зменшувалась на 32% (90% ДІ: 63% зниження та 26% підвищення); пацієнтам з помірними порушеннями функції нирок – на 36% (90% ДІ: - 66% зниження та 19% підвищення); пацієнтам з тяжкими порушеннями функції нирок – на 60% (90% ДІ: 18% зниження, 80% зниження) порівняно зі здоровими добровольцями. У пацієнтів з порушенням функції нирок відмічалася тенденція до зниження експозиції елтромбопагу у плазмі, однак при порівнянні таких пацієнтів та здорових добровольців було виявлено суттєву варіабельність показників експозиції. Після введення внутрішньо елтромбопагу в одноразовій дозі 50 мг пацієнтам з цирозом печінки (порушенням функції печінки) AUC (0-∞) елтромбопагу збільшувалася на 41% (90% ДІ: 13% зниження та 128% збільшення); пацієнтам з помірними порушеннями функції печінки – на 93% (90% ДІ: 19% зниження та 213% збільшення); пацієнтам з тяжкими ураженнями функції печінки – на 80% (90% ДІ: 11% зниження та 192% збільшення) порівняно зі здоровими добровольцями. При порівнянні таких пацієнтів та здорових осіб було виявлено суттєву варіабельність показників експозиції. Вплив порушення функції печінки на фармакокінетику елтромбопага при повторному призначенні препарату оцінювався за допомогою групового аналізу фармакокінетики у 28 здорових дорослих добровольців та 79 пацієнтів із хронічними захворюваннями печінки. Згідно з результатами групового аналізу фармакокінетики, у пацієнтів з цирозом печінки (порушенням функції печінки) відзначалися вищі плазмові показники AUC (0-t) елтромбопагу порівняно з показниками здорових добровольців, при цьому значення AUC (0-t) зростали з підвищенням балових показників шкалою Чайлд-П'ю. Порівняно зі здоровими добровольцями у пацієнтів з легкими порушеннями функції печінки плазмові показники AUC (0-t) елтромбопага були вищими приблизно на 87–110%, а у пацієнтів із помірними порушеннями функції печінки — приблизно на 141–240%. Пацієнтам з ІТП та цирозом печінки (порушенням функції печінки) слід призначати елтромбопаг з обережністю та за наявності постійного спостереження. У пацієнтів з хронічною ІТП та легкими, помірними та тяжкими порушеннями функції печінки терапію елтромбопагом слід розпочинати зі зниженої дози – 25 мг один раз на добу. Аналогічний аналіз було проведено за участю 28 здорових дорослих добровольців та 635 пацієнтів із ВГС. Більшість пацієнтів показник за шкалою Чайлд-Пью становив 5-6 балів. За даними фармакокінетичного аналізу, пацієнти з ВГС мали вищі показники AUC (0-t) елтромбопагу порівняно з показниками здорових добровольців, при цьому значення AUC (0-t) зростали з підвищенням балових показників за шкалою Чайлд-П'ю. Порівняно зі здоровими добровольцями у пацієнтів із ВГС плазмові показники AUC (0-t) елтромбопагу були вищими приблизно на 100–144%. У пацієнтів із ВГС терапію елтромбопагом слід розпочинати з дози 25 мг один раз на добу. У пацієнтів східно-азіатської раси фармакокінетику елтромбопага оцінювали за допомогою аналізу популяційної фармакокінетики у 111 здорових дорослих (31 – вихідці зі Східної Азії) та 88 пацієнтів із ІТП (18 – вихідці зі Східної Азії). На підставі результатів фармакокінетичного аналізу у пацієнтів з ІТП східно-азіатського походження (тобто японці, китайці, жителі Тайваню та корейці) показники AUC (0-t) елтромбопагу виявилися приблизно на 87% вищими, ніж у пацієнтів не східно-азіатського походження (переважно європеоїдів); при цьому корекція дози масою тіла не проводилася. Вивчення впливу етнічної приналежності до вихідців зі Східної Азії на фармакокінетику елтромбопага проводили за допомогою популяційного аналізу фармакокінетики за участю 635 пацієнтів із ВГС (145 пацієнтів східноазіатського походження та 69 пацієнтів південно-східноазіатського). На підставі результатів популяційного аналізу фармакокінетики встановлено, що у пацієнтів східноазіатського та південно-східноазіатського походження спостерігалася подібна фармакокінетика елтромбопагу. У середньому у пацієнтів східно-азіатського та південно-азіатського походження значення AUC (0-t) елтромбопагу у плазмі крові були приблизно на 55% вищими порівняно з пацієнтами інших рас (переважно європеоїдної). Вплив статі на фармакокінетику елтромбопага оцінювали за допомогою аналізу популяційної фармакокінетики у 111 здорових добровольців (з них 14 – жіночої статі) та 88 пацієнтів з ІТП (з них 57 – жіночої статі). За даними популяційного фармакокінетичного аналізу, плазмовий показник AUC (0-t) елтромбопага у пацієнток з ІТП виявився приблизно на 50% вищим у порівнянні з пацієнтами чоловічої статі; при цьому корекція доз масою тіла не проводилася. Вплив статі на фармакокінетику елтромбопага оцінювали за допомогою популяційного аналізу фармакокінетики за участю 635 пацієнтів із ВГС (260 жінок). За результатами оцінки за допомогою моделі у жінок з вірусом гепатиту С значення AUC (0-t) елтромбопагу у плазмі крові були на 41% вищими в порівнянні з чоловіками. Вікові відмінності щодо фармакокінетики елтромбопага оцінювали за допомогою популяційного аналізу фармакокінетики за участю 28 здорових добровольців та 635 пацієнтів з ВГС віком від 19 до 74 років. За результатами оцінки за допомогою моделі у літніх пацієнтів (> 60 років) значення AUC (0-t) елтромбопагу в плазмі крові були на 36% вище порівняно з молодшими пацієнтами.Клінічна фармакологіяСтимулятор тромбопоезу.Показання до застосуванняЗ метою зменшення ризику кровотечі при лікуванні тромбоцитопенії у пацієнтів з хронічною імунною (ідіопатичною) тромбоцитопенічною пурпурою (ІТП) при недостатній ефективності кортикостероїдів, імуноглобулінів або спленектомії; з метою забезпечення можливості проведення або оптимізації противірусної терапії, що включає інтерферон, при лікуванні тромбоцитопенії у пацієнтів з хронічним вірусним гепатитом С (ВГС).Протипоказання до застосуванняНемає відомих протипоказань для застосування препарату за показаннями у рекомендованих дозах. З обережністю слід застосовувати препарат у пацієнтів з порушенням функції нирок, печінки, за наявності факторів ризику тромбоемболії (наприклад, дефіцит V фактора Лейдену, антитромбіну III, антифосфоліпідний синдром), при вагітності, у період лактації. Препарат Револейд не рекомендується застосовувати у пацієнтів з печінковою недостатністю ≥5 балів за шкалою Чайлд-П'ю, якщо очікувана користь не перевищує ризик тромбозу ворітної вени. У випадку, якщо лікування є доцільним, слід виявляти обережність при застосуванні препарату Револейд у пацієнтів з печінковою недостатністю.Вагітність та лактаціяДаних про ефективність та безпеку елтромбопагу при вагітності немає. Застосування препарату при вагітності можливе лише в тому випадку, коли ймовірна користь для матері перевершує потенційний ризик для плода. Невідомо, чи виділяється елтромбопаг із грудним молоком. У період грудного вигодовування лікування елтромбопагом не рекомендується, за винятком випадків, коли очікувана користь терапії для матері перевищує потенційний ризик для немовляти. Застосування у дітей Безпека та ефективність застосування елтромбопагу у дітей не встановлені.Побічна діяБезпека та ефективність елтромбопагу була показана в ході 2 подвійних сліпих рандомізованих плацебо-контрольованих досліджень у дорослих пацієнтів з хронічною ІТП, які раніше отримували лікування. Дослідження ENABLE 1 (TPL103922 N=716) та ENABLE 2 (TPL108390 N=805) були рандомізованими, подвійними сліпими, плацебо-контрольованими, багатоцентровими дослідженнями для оцінки ефективності та безпеки застосування елтромбопагу у пацієнтів з тромбоцитопатією. . У дослідженнях пацієнтів з ВГС вибірка для оцінки безпеки складалася з усіх рандомізованих пацієнтів, які отримували досліджуваний препарат згідно з подвійним сліпим методом у частині 2 досліджень ENABLE 1 (група лікування елтромбопагом N=449, плацебо N=232) та ENABLE 2 (група лікування елтромбопагом n =506, плацебо n=252). Пацієнтів аналізували відповідно до терапії елтромбопагом (загальна вибірка для оцінки безпеки згідно з подвійним сліпим методом, група лікування елтромбопагом n=955 і плацебо n=484). Більшість небажаних реакцій, пов'язаних з елтромбопагом, мали легку або помірну вираженість, ранній початок, і в окремих випадках служили причиною зміни лікування. Визначення частоти побічних реакцій: дуже часто (≥1/10), часто (≥1/100 та <1/10), нечасто (≥1/1000 та <1/100), рідко (≥1/10 000 та <1 /1000), дуже рідко (<1/10 000, включаючи окремі випадки). Небажані явища у пацієнтів із хронічною ІТП Інфекції та інвазії: часто – фарингіт, інфекції сечовивідних шляхів. З боку травної системи: дуже часто – нудота, діарея; часто – сухість у роті, блювання. З боку печінки та жовчовивідних шляхів: часто – підвищення активності АСТ, АЛТ. Дерматологічні реакції: часто – алопеція, висипання. З боку кістково-м'язової системи: часто – біль у спині, біль у грудній клітці кістково-м'язового характеру, кістково-м'язовий біль, міалгія. Небажані явища у пацієнтів із хронічним вірусним гепатитом С З боку системи кровотворення: дуже часто – анемія. З боку обміну речовин: дуже часто – зниження апетиту. З боку центральної нервової системи: дуже часто – безсоння, головний біль. З боку дихальної системи: дуже часто – кашель. З боку травної системи: дуже часто – нудота, діарея. З боку печінки та жовчовивідних шляхів: часто – гіпербілірубінемія. Дерматологічні реакції: дуже часто – свербіж, алопеція. З боку кістково-м'язової системи: дуже часто – міалгії. Інші: дуже часто – стомлюваність, гіпертермія, лихоманка, астенія, периферичний набряк, грипоподібне захворювання.Взаємодія з лікарськими засобамиРозувастатин: дослідження in vitro показали, що елтромбопаг не субстрат для транспортного поліпептиду органічних аніонів OATP1B1, але виступає в ролі інгібітора цього транспортувальника. Результати досліджень in vitro також дозволили встановити, що елтромбопаг є субстратом та інгібітором BSRP. При сумісному застосуванні елтромпопагу та розувастатину в рамках клінічного дослідження лікарської взаємодії спостерігали підвищення концентрації розувастатину у плазмі крові. При сумісному застосуванні з елтромбопагом слід розглянути питання зниження дози розувастатину, а також проводити ретельний моніторинг. У клінічних дослідженнях елтромбопагу за супутньої терапії розувастатином було рекомендовано зниження дози останнього на 50%.Спільне застосування елтромбопагу та інших субстратів поліпептидних транспортерів органічних аніонів (OATP1B1) та BCRP потребує обережності. Полівалентні катіони (утворення хелатних комплексів): щоб уникнути значного зниження всмоктування елтромбопага препарат слід приймати, щонайменше, за 4 години до або після прийому антацидів, молочних продуктів та інших речовин, що містять полівалентні катіони (наприклад, мінеральних добавок, що містять кальцію , залізо, магній, селен та цинк). Введення одноразової дози елтромбопагу 50 мг зі стандартним висококалорійним сніданком, що містить велику кількість жиру та молочні продукти, знижує показник площі під фармакокінетичною кривою AUC(0-∞) на 59% (90% ДІ: 54%, 64%) та C max на 65% (90% ДІ: 59%, 70%). магнію, не має істотного впливу на плазмову експозицію елтромбопага незалежно від калорійності та вмісту жиру в їжі. Комбінація лопінавір/ритонавір (LPV/RTV): одночасне застосування елтромбопагу та LPV/RTV може призвести до зниження концентрації елтромбопагу. У дослідженні за участю 40 здорових добровольців було встановлено, що одноразове застосування елтромбопагу в дозі 100 мг та багаторазове застосування LPV/RTV у дозі 400 мг/100 мг двічі на добу призводило до зниження значення AUC(0-∞) елтромбопагу в плазмі крові. на 17% (90% ДІ: 6.6%, 26.6%). Отже, при одночасному застосуванні елтромбопагу та LPV/RTV необхідно виявляти підвищену обережність. Слід ретельно контролювати кількість тромбоцитів для забезпечення відповідної дози елтромбопагу при призначенні або припиненні LPV/RTV терапії.Спосіб застосування та дозиРежим дозування встановлюється індивідуально виходячи з кількості тромбоцитів. У більшості пацієнтів підвищення кількості тромбоцитів відбувається через 1-2 тижні лікування. Препарат Револейд слід приймати за чотири години до або через чотири години після прийому антацидів, молочних продуктів або мінеральних добавок, що містять поливалентні катіони (наприклад, алюміній, кальцій, залізо, магній, селен та цинк). Препарат можна приймати з їжею, що містить невелику кількість кальцію (50 мг) або, що переважно зовсім не містить кальцій. Дорослі Пацієнти з хронічною імунною (ідіопатичною) тромбоцитопенією Для досягнення та підтримки кількості тромбоцитів ≥ 50 000/мкл необхідно використовувати мінімально ефективну дозу препарату Револейд. Підбір доз ґрунтується на зміні кількості тромбоцитів. У клінічних дослідженнях підвищення кількості тромбоцитів спостерігалося протягом 1-2 тижнів після початку терапії препаратом Револейд та зниження відбувалося протягом 1-2 тижнів після припинення прийому препарату. Початковий режим дозування Рекомендована початкова доза Револейду становить 50 мг 1 раз на добу. Для пацієнтів східноазіатського походження (наприклад, китайців, японців, жителів Тайваню, корейців або тайців) прийом препарату Револейд слід починати зі зниженої дози – 25 мг 1 раз на добу. Моніторинг та корекція дози Після початкової терапії препаратом Револейд необхідно коригувати дозу для підтримання кількості тромбоцитів ≥50 000/мкл, що необхідно для зменшення ризику кровотечі. Не слід перевищувати дозу 75 мг на добу. Під час терапії препаратом Револейд слід регулярно контролювати гематологічні показники та показники функції печінки. Дозу елтромбопагу слід коригувати відповідно до Таблиці 1 залежно від кількості тромбоцитів. Під час терапії елтромбопагом щотижня необхідно проводити повний аналіз крові доти, доки не буде досягнуто стабільного вмісту тромбоцитів ≥ 50 000/мкл принаймні протягом 4 тижнів. Після стабілізації вмісту тромбоцитів повний аналіз крові слід проводити щомісяця. Слід використовувати найменшу дозу препарату, що дозволяє підтримувати вміст тромбоцитів на необхідному з клінічного погляду рівні. Таблиця 1. Корекція дози елтромбопагу для пацієнтів з ІТП Зміст тромбоцитів Корекція дози або відповідь < 50 000/мкл протягом принаймні 2 тижнів терапії Збільшити добову дозу на 25 мг до максимальної дози 75 мг на добу. ≥ 200 000/мкл, але ≤ 400 000/мкл Зменшити добову дозу до 25 мг. Через 2 тижні оцінити ефект нової дози та прийняти рішення щодо подальшої корекції дози. > 400000/мкл Зупинити прийом елтромбопагу; збільшити частоту дослідження вмісту тромбоцитів до 2 разів/тиж. Якщо вміст тромбоцитів <150 000/мкл, то слід відновити терапію в найменшій добовій дозі. Стандартна корекція дози у бік зниження або підвищення повинна становити 25 мг на добу. Однак у деяких пацієнтів може знадобитися комбінація різних доз у різні дні. Після будь-якої корекції дози препарату Револейд вміст тромбоцитів слід контролювати щонайменше щотижня протягом 2-3 тижнів. Через щонайменше 2 тижні слід оцінити вміст тромбоцитів у пацієнтів для розгляду необхідності подальшої корекції дози. У пацієнтів з цирозом печінки (порушенням функції печінки) підвищувати дозу слід не раніше як за 3 тижні. Скасування препарату Лікування препаратом Револейд слід припинити, якщо вміст тромбоцитів не збільшується до значення, достатнього для зменшення ризику кровотеч, після 4 тижнів терапії елтромбопагом у дозі 75 мг на добу. Пацієнти з хронічним ВГС, що супроводжується тромбоцитопенією При прийомі препарату Револейд у поєднанні з противірусною терапією необхідно враховувати повну інформацію щодо спільного медичного застосування цих препаратів. Для підтримки та досягнення необхідної кількості тромбоцитів використовують мінімально ефективну дозу препарату необхідного для початку та оптимізації противірусної терапії. Підбір доз ґрунтується на відновленні кількості тромбоцитів. Препарат Револейд не використовується для нормалізації кількості тромбоцитів. У клінічних дослідженнях підвищення кількості тромбоцитів спостерігалося протягом 1 тижня після початку лікування препаратом Револейд. Початковий режим дозування Початкова доза препарату Револейд становить 25 мг 1 раз на добу. Не потрібна корекція дози для пацієнтів з ВГС східно-азіатського походження (наприклад, китайців, японців, жителів Тайваню, корейців або тайців) або пацієнтів з легким порушенням функції печінки. Моніторинг та підбір дози Дозу елтромбопагу збільшують на 25 мг кожні 2 тижні до досягнення вмісту тромбоцитів у крові, оптимального для початку противірусної терапії та відповідно до Таблиці 2. Контролювати кількість тромбоцитів необхідно щотижня в період початку противірусної терапії. Під час противірусної терапії необхідно коригувати дозу елтромбопагу таким чином, щоб уникнути зниження дози пегінтерферону. Кількість тромбоцитів слід моніторувати щотижня до досягнення стабільного рівня. Надалі необхідно здійснювати моніторинг загального аналізу крові, включаючи дослідження кількості тромбоцитів та мазків периферичної крові. Не слід перевищувати дозу 100 мг на добу. Інформацію про рекомендовані дози пенгінтерферону альфа та рибавірину отримують з інструкції щодо застосування цих препаратів. Таблиця 2. Корекція дози елтромбопагу для пацієнтів із ВГС під час противірусної терапії Кількість тромбоцитів Корекція дози або відповідь <50 000/мкл протягом принаймні 2 тижнів терапії Збільшити добову дозу на 25 мг, але не вище 100 мг на добу. від ≥200 000/мкл до ≤400 000/мкл Зменшити добову дозу до 25 мг. Через 2 тижні оцінити ефект нової дози та прийняти рішення щодо подальшої корекції дози. >400000/мкл Зупинити прийом елтромбопагу; збільшити частоту дослідження вмісту кількості тромбоцитів до 2 разів/тиж. Якщо вміст кількості тромбоцитів <150 000/мкл, відновити терапію у найменшій добовій дозі*. *Для пацієнтів, які приймають елтромбопаг 25 мг 1 раз на добу, слід розглянути питання прийому дози 12,5 мг 1 раз на добу або 25 мг через день. Скасування препарату У пацієнтів із ВГС генотипу 1/4/6, незалежно від рішення про продовження терапії інтерферонами, слід розглянути скасування елтромбопагу у випадку, якщо ефект від лікування противірусними препаратами не досягнутий через 12 тижнів. Слід припинити лікування препаратом Револейд, якщо після 24-тижневої терапії буде виявлено РНК ВГС. Після відміни противірусної терапії слід припинити застосування Револейду. Слід припинити застосування Револейду у разі надмірного підвищення кількості тромбоцитів, як описано в таблиці 2, або клінічно значущих відхилень від норми функціональних проб печінки. Діти Безпека та ефективність застосування елтромбопагу у дітей не встановлені. Пацієнти похилого віку Є обмежені дані щодо застосування елтромбопагу у пацієнтів віком 65 років та старших. У ході клінічних досліджень елтромбапага не було відзначено клінічно значимих відмінностей безпеки препарату у пацієнтів віком 65 років та старших, порівняно з молодшими пацієнтами. Однак не виключена підвищена чутливість до препарату у деяких пацієнтів похилого віку. Пацієнти з порушенням функції печінки Необхідно бути обережними при призначенні елтромбопагу пацієнтам з ІТП та порушенням функції печінки (індекс >5 за шкалою Чайлд-П'ю). Якщо використання елтромбопагу у пацієнтів з ІТП, які мають порушення функції печінки все ж таки необхідне, рекомендується розпочинати лікування елтромбопагом у дозі 25 мг 1 раз на добу. Збільшити дозу препарату Револейд пацієнтам з печінковою недостатністю слід не раніше ніж через 3 тижні після початку терапії. У пацієнтів з хронічним ВГС та порушенням функцій печінки слід призначати препарат Револейд у дозі 25 мг 1 раз на добу. Вихідці зі Східної Азії У пацієнтів з ІТП східно-азіатського походження та їхніх нащадків (наприклад, китайців, японців, мешканців Тайваню, корейців та тайців) рекомендується призначати препарат у зниженій початковій дозі 25 мг 1 раз на добу. Пацієнтам з тромбоцитопенією та хронічним ВГС східно-азіатського походження слід розпочинати лікування елтромбопагом у дозі 25 мг 1 раз на добу. Необхідно продовжувати моніторинг вмісту тромбоцитів у пацієнтів. У пацієнтів з ІТП або ВГС східно-азіатського походження з порушенням функції печінки слід розпочинати лікування елтромбопагом з дози 25 мг 1 раз на добу.ПередозуванняУ ході клінічних досліджень зареєстровано один випадок передозування, коли пацієнт прийняв внутрішньо 500 мг елтромбопага. Симптоми: нерозповсюджений висип, минуща брадикардія, стомлюваність, підвищення активності трансаміназ. Ці зміни були оборотними. Можливе значне збільшення вмісту тромбоцитів, що може призвести до тромботичних та/або тромбоемболічних ускладнень. Лікування: слід розглянути питання прийому внутрішньо препаратів, що містять катіони металів, наприклад, кальцію, алюмінію або магнію, для зменшення всмоктування елтромболага. Слід ретельно контролювати вміст тромбоцитів. Лікування елтромбопагом відновлюють відповідно до рекомендацій щодо режиму дозування. Оскільки ниркова екскреція не є основним шляхом виведення елтромбопагу, який активно зв'язується з білками плазми крові, найімовірніше, гемодіаліз не є ефективним методом суттєвого прискорення виведення елтромбопагу з організму.Запобіжні заходи та особливі вказівкиЕфективність та безпека застосування елтромбопагу для лікування інших захворювань та станів, що супроводжуються тромбоцитопенією, включаючи тромбоцитопенію після хіміотерапії та мієлодиспластичні синдроми, в даний час не встановлені. Порушення функції печінки При застосуванні елтромбопагу можливе порушення лабораторних показників функції печінки. У клінічних дослідженнях відмічено підвищення активності АЛТ, ACT та концентрації непрямого білірубіну. Ці явища мали здебільшого легкий (1-2-го ступеня) і оборотний характер без клінічно значущих симптомів, які свідчили про порушення функції печінки. За даними 2 плацебо-контрольованих досліджень небажані явища у вигляді підвищення активності АЛТ були відзначені у 5.7% та 4% пацієнтів, які отримували лікування елтромбопагом та плацебо відповідно. У 2-х контрольованих клінічних дослідженнях за участю пацієнтів з тромбоцитопенією та ВГС були зареєстровані випадки ≥3-кратного збільшення значення верхньої межі норми (ВГН) АЛТ або АСТ у 34% та 38% при прийомі у групі елтромбопагу та у групі плацебо відповідно. Призначення елтромбопагу у комбінації з пегінтерфероном/рибавірином було опосередковано пов'язане з гіпербілірубінемією. Були зареєстровані випадки ≥1.5-кратного збільшення загального білірубіну вище значення ВГН у 76% та 50% при прийомі у групі елтромбопагу та у групі плацебо відповідно. Активність АЛТ, ACT та концентрацію білірубіну у сироватці необхідно оцінити до початку лікування елтромбопагом, потім контролювати кожні 2 тижні під час титрування дози, а також щомісяця після призначення стабільної дози. Повторне дослідження після виявлення порушень багатофункціональних тестів печінки проводять протягом 3-5 днів. Якщо сироваткова концентрація загального білірубіну збільшена, слід визначити концентрації окремих фракцій. У разі підтвердження відхилення моніторинг продовжують до моменту стабілізації показників або повернення показників до початкового рівня. Лікування елтромбопагом припиняють у разі збільшення активності АЛТ при ≥3-кратному підвищенні значення ВГН у пацієнтів з нормальною функцією печінки або ≥3-кратному збільшенні щодо вихідного рівня у пацієнтів з підвищеною активністю АЛТ до початку лікування та наступних ознак: прогресування відхилення, або збереження відхилення ≥4 тижнів, або його поєднання з підвищенням концентрації прямого білірубіну, або його поєднання із клінічними симптомами ураження печінки або ознаками декомпенсації функції печінки. У пацієнтів з ІТП та захворюваннями печінки елтромбопаг слід призначати з обережністю. Необхідно використовувати мінімальну початкову дозу елтромбопагу при призначенні пацієнтам із печінковою недостатністю. Декомпенсація функції печінки (застосування з інтерферонами) У пацієнтів з хронічним ВГС та цирозом печінки при лікуванні інтерферонами альфа може існувати ризик декомпенсації функції печінки, у деяких випадках із летальним кінцем. У двох контрольованих клінічних дослідженнях за участю пацієнтів з тромбоцитопенією та ВГС, у яких елтромбопаг використовували у міру необхідності для досягнення цільової кількості тромбоцитів, необхідної для проведення противірусної терапії, про результати безпеки, що свідчать про декомпенсацію функції печінки, частіше повідомляли у групі елтромб %), ніж у групі плацебо (7%). У пацієнтів з низьким рівнем альбуміну (<3.5 г/дл) або балом ≥10 за шкалою MELD (модель кінцевої стадії захворювання печінки) на початковому рівні був більш високий ризик декомпенсації функції печінки.Пацієнтів з такими характеристиками слід ретельно спостерігати за ознаками та симптомами декомпенсації печінкової недостатності. Для отримання інформації про критерії скасування використовується інструкція із застосування відповідних препаратів інтерферону. Прийом препарату Револейд слід припинити, якщо противірусну терапію відмінили через декомпенсацію печінкової недостатності. Тромботичні та/або тромбоемболічні ускладнення Зміст тромбоцитів вище за норму представляє теоретичний ризик тромботичних та/або тромбоемболічних ускладнень. У клінічних дослідженнях елтромбопагу у пацієнтів з ІТП тромбоемболічні ускладнення спостерігалися при низькому та нормальному вмісті тромбоцитів. Пацієнтам з відомими факторами ризику тромботичних та/або тромбоемболічних ускладнень (таких як мутація V фактора Лейдену, дефіциту антитромбіну III, антифосфоліпідного синдрому та ін.) потрібен особливий контроль при призначенні елтромбопагу. Слід ретельно контролювати вміст тромбоцитів та розглянути питання про зниження дози або скасування елтромбопагу, якщо вміст тромбоцитів перевищує цільові значення. При дослідженнях ІТП у 17 із 446 пацієнтів (3.8%) було відмічено 21 тромботичний та/або тромбоемболічний епізод. Тромбоемболії включали емболію, в т.ч. легеневу емболію, тромбоз глибоких вен, транзиторні ішемічні атаки, інфаркт міокарда, ішемічний інсульт та запідозрений пролонгований оборотний ішемічний неврологічний дефіцит. У двох контрольованих дослідженнях за участю пацієнтів з тромбоцитопенією та ВГС, які отримували терапію інтерфероном, у 31 з 955 пацієнтів (3%), які отримували елтромбопаг, і у 5 з 484 пацієнтів (1%), які отримували плацебо відзначалися тромботичні та/або тро. Тромбоз ворітної вени був найбільш поширеним із тромботичних та/або тромбоемболічних ускладнень в обох групах (у 1% пацієнтів, які отримували елтромбопаг та 1% пацієнтів, які отримували плацебо). Тимчасового зв'язку між початком лікування та розвитком тромботичних та/або тромбоемболічних ускладнень не спостерігалося. Більшість випадків тромботичних та/або тромбоемболічних ускладнень не призвело до припинення противірусної терапії. У контрольованому дослідженні за участю пацієнтів з тромбоцитопенією та хронічними захворюваннями печінки (n=288), що перенесли елективні інвазивні втручання, ризик тромбозу в системі ворітної вени був підвищений у пацієнтів, які отримували елтромбопаг у дозі 75 мг 1 раз на добу. Було відмічено 6 епізодів тромбоемболії (усі – у системі комірної вени) у групі пацієнтів, які отримували елтромбопаг, та 2 – у групі плацебо (перший – у системі комірної вени, другий – інфаркт міокарда). Препарат Револейд не слід застосовувати для лікування тромбоцитопенії у пацієнтів з хронічним захворюванням печінки в рамках підготовки до інвазивних процедур. Кровотеча після припинення лікування елтромбопагом Після припинення лікування елтромбопагом у більшості пацієнтів вміст тромбоцитів протягом 2 тижнів повертається до вихідного значення, що підвищує ризик розвитку кровотечі, а в деяких випадках може спричинити кровотечу. Зміст тромбоцитів слід щотижня контролювати протягом 4 тижнів після відміни елтромбопагу. Утворення ретикуліна в кістковому мозку та ризик фіброзу кісткового мозку Агоністи рецептора тромбопоетину, включаючи елтромбопаг, можуть підвищувати ризик утворення або розростання ретикулінових волокон у кістковому мозку. Перед початком лікування елтромбопагом слід оцінити мазки периферичної крові визначення вихідного рівня морфологічних змін клітин. Після досягнення стабільної дози елтромбопагу щомісяця виконують загальний клінічний аналіз крові з підрахунком лейкоцитарної формули. При виявленні незрілих чи диспластичних клітин слід провести дослідження мазка периферичної крові щодо появи нових, або посилення існуючих морфологічних змін (наприклад, появи краплевидних і ядерних еритроцитів, незрілих лейкоцитів), або виявлення цитопенії. При появі у пацієнта нових,або посилення існуючих морфологічних відхилень або цитопенії слід припинити лікування елтромбопагом і розглянути питання біопсії кісткового мозку, включаючи забарвлення мазка з метою виявлення фіброзу. Злоякісні новоутворення та прогресування злоякісних новоутворень Існує теоретична можливість, що агоністи рецептора тромбопоэтина здатні стимулювати прогресування існуючих гематологічних новоутворень, наприклад, мієлодиспластичного синдрому. У ході клінічних досліджень не було показано відмінностей у частоті злоякісних новоутворень або злоякісних новоутворень крові між пацієнтами, які отримували плацебо, та пацієнтами, які отримували елтромбопаг. Катаракта У токсикологічних дослідженнях елтромбопага у гризунів виявляли катаракту. Клінічне значення цих даних невідоме. Рекомендується плановий контроль пацієнтів щодо розвитку катаракти. У контрольованих дослідженнях за участю пацієнтів з тромбоцитопенією та ВГС, які отримували лікування на основі інтерферонів (n=1439), повідомляли про прогресування катаракти, яка існувала початково, або про появу катаракти у 8% у групі елтромбопагу та 5% у групі плацебо. Вплив на здатність до керування автотранспортом та управління механізмами Дослідження щодо впливу елтромбопагу на здатність до керування автотранспортом або роботи з механізмами не проводились. На підставі фармакологічних властивостей елтромбопагу негативний вплив на такі види діяльності не очікується. Однак при оцінці здатності пацієнта виконувати дії, що потребують швидкості мислення, рухових та пізнавальних навичок, слід враховувати клінічний стан пацієнта та профіль небажаних ефектів елтромбопагу.Умови відпустки з аптекЗа рецептомВідео на цю тему
111 892,00 грн
111 838,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
642,00 грн
556,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. Активні речовини: сульфат двовалентного заліза в кількості, еквівалентній 100 мг Fe2+ та 60 мг аскорбінової кислоти; допоміжні речовини: магнію стеарат, повідон К-25, поліетен порошок, карбомер 934Р; Оболонка містить: гіпромелозу, макрогол 6000, діоксид титану, заліза оксид жовтий, парафін твердий. По 30 або 50 таблеток у коричневий скляний флакон з ПЕ кришкою з контролем першого розтину та гармошкою-амортизатором. 1 флакон разом з інструкцією з медичного застосування вкладають у картонну пачку.Опис лікарської формиКруглі, двоопуклі таблетки, вкриті плівковою оболонкою світло-сіро-жовтого кольору, з гравіюванням "Z" на одному боці, на зламі ядро сірого кольору з характерним запахом.Фармакотерапевтична групаЗалізо препарат + вітамін.ФармакокінетикаЗалізо всмоктується з дванадцятипалої кишки та проксимального відділу тонкого кишечника. Ступінь всмоктування заліза, пов'язаного з гемом - приблизно 20%, а заліза, не пов'язаного з гемом - 10%. Для ефективного всмоктування залізо має бути у формі Fe(II). Після прийому внутрішньо аскорбінова кислота повністю всмоктується із ШКТ. Соляна кислота шлунка стимулюють всмоктування заліза, відновлюючи його з Fe(III) до Fe(II). Аскорбінова кислота покращує всмоктування заліза та збільшує біодоступність лікарського засобу (ЛЗ). Надходить в епітеліальні клітини кишечника Fe (II) піддається внутрішньоклітинному окиснення до Fe (III), яке зв'язується з апоферитином. Частина апоферитину надходить у кров, інша частина тимчасово залишається в епітеліальних клітинах кишечника у формі феритину. яка надійде в кров через 1-2 дні або виведеться з організму з фекаліями в процесі десквамації епітеліальних клітин. Близько 1/3 заліза, що у кров, зв'язується з апотрансферрином, молекула якого у своїй перетворюється на трансферрин. Комплекс залізо-трансферин транспортується в органи-мішені і після зв'язування з рецепторами, що знаходяться на поверхні клітин, потрапляє в цитоплазму за допомогою ендоцитозу. У цитоплазмі залізо відокремлюється та знову зв'язується з апоферитином. Апоферитин окислює залізо до Fe(III), а у відновленні заліза беруть участь флавопротеїни. "Дурулес" – це технологія, яка забезпечує поступове вивільнення активної речовини (іонів заліза), рівномірне надходження лікарського препарату. Прийом по 100 мг двічі на день забезпечує на 30% більше всмоктування заліза із препарату Сорбіфер Дурулес у порівнянні з іншими препаратами заліза. Депонується у вигляді феритину або гемосидерину в гепатоцитах та клітинах системи фагоцитуючих макрофагів, незначна кількість – у вигляді міоглобіну у м'язах. Період напіввиведення (T1/2) становить 6 год. Відсутні дані про фармакокінетику препарату при порушенні функції печінки або нирок, а також у пацієнтів похилого віку.ФармакодинамікаЗалізо двовалентне (Fe(II)) як компонент протопорфіринової простетичної групи гемоглобіну (Hb) відіграє важливу роль у зв'язуванні та транспортуванні кисню та вуглекислого газу. Залізо протопорфіринової групи цитохромів грає ключову роль процесі транспорту електронів. У цих процесах захоплення та віддача електронів можливі внаслідок оборотної реакції переходу Fe(II)↔Fe(III). Залізо у значних кількостях також знаходиться у міоглобіні м'язів. Аскорбінова кислота сприяє всмоктуванню та засвоюванню заліза (вона стабілізує іон Fe(І), перешкоджаючи його перетворенню на іон Fe(III). Механізм дії Тривале вивільнення іонів Fe (II) є наслідком технології створення таблеток Дурулес. Під час проходження через шлунково-кишковий тракт (ЖКТ), іони Fe (II) постійно вивільняються із пористого матриксу таблетки Дурулес протягом 6 годин. Повільне вивільнення активної речовини запобігає розвитку патологічно високих місцевих концентрацій заліза. Таким чином, застосування препарату Сорбіфер Дурулес дозволяє уникнути пошкодження слизової оболонки. Залізо - незамінний компонент організму, необхідний освіти Нb і протікання окислювальних процесів у живих тканинах. Препарат застосовується усунення дефіциту заліза. Пластиковий матрикс таблеток Сорбіфер Дурулес повністю інертний у травному соку, але повністю розпадається під дією кишкової перистальтики, коли активний інгредієнт повністю вивільняється.Показання до застосуванняЗалізодефіцитна анемія, профілактика та лікування. Стани, що супроводжуються дефіцитом заліза. Профілактика дефіциту заліза при вагітності, лактації та у донорів крові.Протипоказання до застосуванняПідвищена чутливість до активної речовини або до будь-якої з допоміжних речовин. Патологічні процеси, що супроводжуються підвищеним відкладенням заліза (наприклад, гемохроматоз, гемосидероз). Регулярно проведені переливання крові. Інші види анемії, не пов'язані з дефіцитом заліза (апластична, гемолітична анемія, таласемія, мегалобластна анемія) або обумовлені порушенням утилізації заліза (сидероахрестична анемія, анемія, спричинена отруєнням свинцем). Стеноз стравоходу, кишкова непрохідність та/або обструктивні зміни ШКТ, гострі кровотечі із ШКТ. Спільне застосування із парентеральними препаратами заліза. Стани, пов'язані з аскорбіновою кислотою: гіпероксалурія, оксалатні камені в нирках. Тромбофлебіт, схильність до тромбозу. Дитячий вік до 12 років (через відсутність клінічних даних). З обережністю: Виразкова хвороба шлунка та дванадцятипалої кишки, запальні захворювання кишечника (ентерит, дивертикуліт, виразковий коліт, хвороба Крона). Літній вік пацієнта (у зв'язку з відсутністю адекватних клінічних даних). Захворювання печінки, нирок (у зв'язку з відсутністю адекватних клінічних даних), гострі інфекційно-запальні процеси.Вагітність та лактаціяСорбіфер Дурулес можна застосовувати при вагітності та в період грудного вигодовування.Побічна діяПід час лікування препаратом Сорбіфер Дурулес надходили повідомлення про наступні побічні ефекти, що наводяться нижче за системами органів. Порушення з боку крові та лімфатичної системи: пароксизмальна нічна гемоглобінурія, еритропоетична порфірія або пізня шкірна порфірія. Порушення з боку імунної системи: гіперчутливість, кропив'янка, анафілаксія. Порушення з боку нервової системи: біль голови, запаморочення, слабкість, дратівливість. Порушення з боку дихальної системи, органів грудної клітки та середостіння: набряк гортані, біль у горлі. Випадкове потрапляння залізовмісних препаратів у дихальні шляхи може призвести до незворотного бронхіального некрозу (особливо у пацієнтів похилого віку та пацієнтів, які мають труднощі при ковтанні). Порушення з боку шлунково-кишкового тракту: нудота, біль у животі, пронос, діарея, зміни випорожнень, диспепсія, блювання, гастрит, виразкове ураження стравоходу, стеноз стравоходу, метеоризм, фарбування зубів (при неправильному використанні таблеток), виразки у порожнині рота. Порушення з боку шкіри та підшкірних тканин: висипання на шкірі, свербіж. Порушення з боку нирок та сечовивідних шляхів: при застосуванні у високих дозах – гіпероксалурія та формування оксалатного ниркового каміння. Загальні розлади та порушення у місці введення: відчуття жару. Післяреєстраційний період У постреєстраційному періоді надійшли повідомлення про наступні побічні реакції, частота яких невідома. Порушення з боку шлунково-кишкового тракту: розвиток виразок у роті*. * спостерігається при неправильному застосуванні, коли таблетки розжовують, розсмоктують чи тримають у роті. У літніх пацієнтів та пацієнтів з порушенням ковтання є ризик розвитку пошкоджень стравоходу та бронхіальний некроз при випадковому попаданні у дихальні шляхи. Повідомлення про побічні реакції Надання даних про передбачувані побічні реакції препарату є дуже важливим моментом, що дозволяє здійснювати безперервний моніторинг співвідношення ризик/користування ЛЗ. Медичним працівникам слід надавати інформацію про будь-які передбачувані несприятливі реакції за вказаними в кінці інструкції контактами, а також через національну систему збору інформації.Взаємодія з лікарськими засобамиСорбіфер Дурулес не слід поєднувати з такими препаратами: ципрофлоксацин: при сумісному застосуванні всмоктування ципрофлоксацину зменшується на 50%, таким чином є небезпека, що його концентрація в плазмі не досягне терапевтичного рівня; левофлоксацин: при сумісному застосуванні всмоктування левофлоксацину зменшується; моксифлоксацин: при сумісному застосуванні біодоступність моксифлоксацину зменшується на 40%. При одночасному застосуванні моксифлоксацину та препарату Сорбіфер Дурулес між прийомом цих препаратів слід витримати максимально можливий інтервал часу, що становить принаймні 6 годин; норфлоксацин: при сумісному застосуванні всмоктування норфлоксацину зменшується приблизно на 75%; офлоксацин: при сумісному застосуванні всмоктування офлоксацину зменшується приблизно на 30%; мікофенолату мофетилу: різке зниження всмоктування на 90% мікофенолату мофетилу спостерігалося при сумісному застосуванні з препаратами, що містять залізо. При сумісному застосуванні Сорбіфер Дурулес з наведеними нижче препаратами може виникнути потреба у зміні їх дози. Між прийомом препарату Сорбіфер Дурулес та будь-якого з цих препаратів слід витримати максимально можливий інтервал часу, що становить принаймні 2 години. Харчові добавки, що містять кальцій або магній, а також антацидні препарати, що містять алюміній, кальцій або магній: вони формують комплекси із солями заліза, погіршуючи таким чином всмоктування один одного. Каптоприл: при одночасному застосуванні з каптоприлом його площа під кривою концентрація-час (AUC) зменшується в середньому на 37%, ймовірно, внаслідок хімічної реакції у ШКТ. Цинк: при одночасному застосуванні всмоктування солей цинку зменшується. Клодронат: у дослідженнях in vitro було встановлено, що препарати, що містять залізо, утворюють комплекс із клодронатом. Незважаючи на те, що дослідження in vivo не проводилися, можна припустити, що при сумісному застосуванні всмоктування клодронату зменшується. Дефероксамін: при сумісному застосуванні всмоктування як дефероксаміну, так і заліза зменшується внаслідок утворення комплексів. Леводопа та карбідопа: при спільному застосуванні сульфату заліза з леводопою та карбідопою – ймовірно внаслідок утворення комплексів – біозасвоюваність леводопи у здорових добровольців зменшується на 50%. а карбідопа - на 75%. Метилдопа (лівообертальна): при сумісному застосуванні солей заліза (сульфату та глюконату заліза) з метилдопою – ймовірно, внаслідок утворення хелатних комплексів – біозасвоюваність метилдопи знижується, що може погіршити її антигіпертензивний ефект. Пеніциламін: при сумісному застосуванні пеніциламіну з солями заліза – ймовірно, внаслідок утворення хелатних комплексів – всмоктування як пеніциламіну. так і солей заліза зменшується. Алендронат: у дослідженні in vitro препарати, що містять залізо, формували комплекси з алендронатом, знижуючи всмоктування останнього. Результатів умов in vivo відсутні. Ризедронат: у дослідженні in vitro препарати, що містять залізо, формували комплекси із ризедронатом. Незважаючи на те, що така взаємодія не вивчалася в умовах in vivo, можна припустити, що при застосуванні всмоктування ризедронату зменшиться. Тетрациклін: при сумісному застосуванні всмоктування тетрацикліну зменшується, тому при комбінованому застосуванні слід витримати максимально можливий інтервал часу, що становить не менше ніж 3 години між прийомами. Застосування залізовмісних препаратів погіршує ентерогепатичний цикл доксицикліну як при прийомі внутрішньо, так і при внутрішньовенному введенні, тому слід уникати спільного застосування цих засобів. Гормони щитовидної залози: при сумісному застосуванні залізовмісних препаратів та тироксину всмоктування останнього може знизитися, що може призвести до безуспішності замісної терапії. Циметидин: при сумісному застосуванні Сорбіфер Дурулес із циметидином зниження кислотності шлунка, викликане циметидином, зменшує всмоктування заліза. При застосуванні препарату Сорбіфер Дурулес із чаєм, кавою, яйцями, молочними продуктами, хлібом з борошна грубого помелу, пластівцями із зерен або їжі, багатою на волокна, може зменшитися всмоктування заліза. Інші взаємодії: З препаратами заліза та іншими ЛЗ, до складу яких входить залізо: можливе накопичення заліза у печінці; підвищується ймовірність передозування заліза; З панкреатином, колестираміном: відбувається зменшення абсорбції заліза із ШКТ; З метилдіоксифенілаланіном: зниження абсорбції метилдіоксифенілаланіну в ротовій порожнині на 61-73%; З токоферолом: знижується активність обох препаратів; З глюкокортикостероїдами: можливе посилення стимуляції еритропоезу; З алопуринолом: можливе накопичення заліза в печінці; З ацетогідроксамовою кислотою: знижується активність обох препаратів; З хлорамфеніколом: знижується ефективність препаратів заліза. Пригнічується утворення еритроцитів та знижується концентрація Нb; З етанолом: підвищується абсорбція та ризик виникнення токсичних ускладнень; З етидронової кислотою: знижується активність етидронової кислоти. Її слід приймати не раніше ніж через 2 години після прийому препарату Сорбіфер Дурулес. Взаємодії, пов'язані з аскорбіновою кислотою Підвищує концентрацію саліцилатів у крові (підвищує ризик розвитку кристалурії), етинілестрадіолу, бензинпеніциліну та тетрациклінів. Знижує концентрацію перороальних контрацептивів. Ацетилсаліцилова кислота та пероральні контрацептиви також знижують всмоктування та засвоєння аскорбінової кислоти. Підвищує активність норадреналіну. Знижує антикоагулянтний ефект похідних кумарину, гепарину. Покращує всмоктування в кишечнику препаратів заліза, а також заліза з продуктів харчування (за рахунок переведення Fe(III)↔Fe(II)). Підвищує загальний кліренс етилового спирту. Може вплинути на ефективність дисульфіраму під час лікування хронічного алкоголізму. Одночасне застосування аскорбінової кислоти та дефероксаміну підвищує екскрецію заліза. Взаємодії з харчовими продуктами та напоями При застосуванні препарату Сорбіфер Дурулес із чаєм, кавою, яйцями, молочними продуктами, хлібом з борошна грубого помелу, пластівцями із зерен або їжі, багатою на волокна, може зменшитися всмоктування заліза. Свіжі соки та лужні напої знижують всмоктування та засвоювання аскорбінової кислоти. Проміжок часу між прийомом препарату та вживанням цих продуктів повинен становити не менше 2 годин.Спосіб застосування та дозиРежим дозування Лікування Дорослим та підліткам старше 12 років: Зазвичай початкова доза, що рекомендується, - 2 таблетки на день. При необхідності, наприклад, у разі розвитку побічних реакцій, дозу можна зменшити (1 таблетка на день). Пацієнтам із залізодефіцитною анемією за необхідності дозу можна підвищити до 3-4 таблеток на день за два прийоми (вранці та ввечері). Максимальна доза – 4 таблетки на добу. Профілактика та лікування при вагітності рекомендована доза – 1 таблетка один раз на день протягом перших 6 місяців та дві таблетки на день (за два прийоми) у третьому триместрі вагітності та в період грудного вигодовування. Тривалість застосування визначається індивідуально, виходячи з лабораторних показників, що характеризують стан обміну заліза. Лікування слід продовжувати до досягнення оптимальної концентрації гемоглобіну та відновлення лабораторних показників обміну заліза у плазмі крові. Для подальшого поповнення депо може знадобитися продовження прийому препарату протягом приблизно двох місяців. Зазвичай тривалість лікування за значної втрати заліза становить 3-6 місяців. Необхідно враховувати офіційні місцеві посібники щодо відповідного використання залізовмісних ЛЗ для лікування та профілактики анемії, пов'язаної з дефіцитом заліза. Особливі групи пацієнтів Пацієнти з порушеннями функції печінки та нирок У зв'язку з відсутністю адекватних клінічних даних ЛЗ слід приймати з обережністю. Літні пацієнти У зв'язку з відсутністю адекватних клінічних даних у пацієнтів похилого віку слід приймати з обережністю. Діти та підлітки віком до 18 років Таблетки не можна призначати немовлятам та дітям віком до 12 років. Спосіб застосування Таблетки для вживання. Таблетку не можна ділити, розжовувати, тримати у роті або розсмоктувати. Таблетку слід проковтнути і запитати водою. Таблетки можна приймати до їди або під час їжі, залежно від індивідуальної переносимості ШКТ. Не можна приймати таблетки у положенні лежачи.ПередозуванняВідносно невисока доза заліза може спричинити симптоми інтоксикації. Доза заліза, еквівалентна 20 мг/кг, може викликати деякі симптоми інтоксикації, а при вмісті заліза, що перевищує 60 мг/кг, очікується розвиток проявів інтоксикації. Вміст заліза, еквівалентний 200-250 мг/кг, може призвести до смерті. Симптоми Визначення концентрації заліза у сироватці може допомогти в оцінці тяжкості отруєння. Хоча концентрація заліза не завжди добре корелює з симптомами, його концентрація, яка визначається через 4 години після проковтування, вказує на тяжкість отруєння: менше 3 мкг/мл – легке отруєння; 3-5 мкг/мл – помірне отруєння; >5 мкг/мл - тяжке отруєння. Максимальна концентрація заліза визначається через 4-6 годин після влучення заліза всередину. Слабке та помірне отруєння: блювання та діарея можуть розвинутися протягом 6 годин після проковтування. Тяжке отруєння: важкі блювання і діарея, летаргія, метаболічний ацидоз, шок, кровотеча з ШКТ, кома, судоми, гепатотоксичність, пізніше - стеноз ШКТ. Тяжка токсичність також викликає некроз печінки та жовтяницю, гіпоглікемію, порушення згортання крові, олігурію, ниркову недостатність та набряк легенів. Передозування солями заліза є особливо небезпечним у дітей у ранньому віці. Передозування аскорбіновою кислотою може спричинити тяжкий ацидоз та гемолітичну анемію у схильних осіб (дефіцит глюкозо-6-фосфатдегідрогенази). Лікування: Дати молоко і рідину, що викликає блювоту (якнайшвидше). Промивання шлунка 5% розчином натрію бікарбонату та сольовими проносними (наприклад, сульфатом натрію, у дозі 30 г для дорослих); молоко та яйця у комбінації з 5 г карбонату вісмуту як пом'якшувальні засоби. Після промивання шлунка вводиться 5 г дефероксаміну, розчиненого у 50-100 мл води, і цей розчин залишають у шлунку. Для стимуляції активності кишківника дорослим пацієнтам можна дати розчин маніту або сорбіту всередину. Викликання діареї у дітей, особливо у ранньому віці, може бути небезпечним, тому не рекомендується. Пацієнтів слід ретельно контролювати з метою запобігання аспірації. На рентгенограмі таблетки дають тінь, тому за допомогою рентгенограми черевної порожнини можна виявити таблетки, що залишилися після викликаної блювоти. Не слід використовувати димеркапрол, тому що він формує токсичні комплекси із залізом. Дефероксамін є специфічним препаратом, що формує хелатний комплекс із залізом. При гострому тяжкому отруєнні у дітей слід завжди призначати дефероксамін у дозі 90 мг/кг внутрішньом'язово, потім - 15 мг/кг внутрішньовенно, доки концентрація заліза в сироватці крові не буде відповідати загальній залізозв'язувальній здатності сироватки. При занадто швидкій швидкості інфузії може розвинутись гіпотонія. При менш тяжкій інтоксикації дефероксамін призначається внутрішньом'язово в дозі 50 мг/кг до максимальної дози 4 г. При тяжкій інтоксикації: у стані шоку та/або коми та у разі підвищення концентрації сироваткового заліза (> 90 ммоль/л у дітей, > 142 ммоль/л у дорослих), необхідно негайно розпочати інтенсивну підтримуючу терапію. Переливання крові або плазми проводиться при шоці, призначення кисневої терапії – при дихальній недостатності. Після усунення інтоксикації рекомендується моніторувати концентрацію заліза у сироватці крові.Запобіжні заходи та особливі вказівкиПрепарат ефективний лише при захворюваннях, що супроводжуються дефіцитом заліза. Перед початком лікування слід діагностувати залізодефіцитний стан. При інших, не залізодефіцитних видах анемії (анемія внаслідок інфекції, анемії, що супроводжують хронічні захворювання, таласемія та інші анемії), призначення препарату протипоказане. У зв'язку з ризиком розвитку виразок у ротовій порожнині, а також для запобігання фарбування зубної емалі, таблетку не можна розжовувати, тримати в роті або розсмоктувати. Прийом препаратів заліза може спричинити фарбування випорожнень у чорний колір. Під час лікування пероральними препаратами заліза може настати загострення запальних або виразкових захворювань шлунково-кишкового тракту. Не слід застосовувати препарат при інфекційно-запальних процесах (гостра респіраторна вірусна інфекція, ангіна, пневмонія тощо), оскільки в цьому випадку залізо акумулюється у вогнищі запалення та неефективно за призначенням. За даними досліджень in vitro, препарати заліза підвищують патогенність деяких мікроорганізмів і можуть негативно впливати на прогноз перебігу інфекційних хвороб. Гіпосидеремія, пов'язана із запальними синдромами, не чутлива до терапії препаратами заліза. При прийомі препарату можливий неправдивий результат аналізу ката на приховану кров. Аскорбінова кислота в сечі може призвести до спотворення результатів щодо цукру в сечі. Для покращення засвоєння заліза з кишечника одночасно з лікуванням слід повноцінно харчуватися, вживаючи м'ясні продукти, овочі, фрукти. Препарат не слід запивати міцним чаєм, кавою, молоком. Споживання значних кількостей чаю пригнічує всмоктування заліза. Не слід вживати алкоголю під час лікування. При курсовому застосуванні рекомендується періодично контролювати лабораторні показники обміну заліза у плазмі. Не слід припиняти лікування відразу після нормалізації концентрації гемоглобіну та кількості еритроцитів. З метою створення в організмі "депо" заліза потрібно приймати препарат не менше 1-2 місяців. Випадкове потрапляння залізовмісних препаратів у дихальні шляхи може призвести до необоротного бронхіального некрозу. Тому у разі випадкового вдихання фрагментів таблеток необхідно негайно звернутися за медичною допомогою. Щоб уникнути ризику можливого передозування заліза, особливої обережності потрібно дотримуватися, якщо використовуються інші добавки заліза. Вплив на здатність до керування автотранспортом та управління механізмами Сорбіфер Дурулес не впливає на здатність водіння автомобіля та керування механізмами. Таких даних немає.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
696,00 грн
416,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. Активні речовини: сульфат двовалентного заліза в кількості, еквівалентній 100 мг Fe2+ та 60 мг аскорбінової кислоти; допоміжні речовини: магнію стеарат, повідон К-25, поліетен порошок, карбомер 934Р; Оболонка містить: гіпромелозу, макрогол 6000, діоксид титану, заліза оксид жовтий, парафін твердий. По 30 або 50 таблеток у коричневий скляний флакон з ПЕ кришкою з контролем першого розтину та гармошкою-амортизатором. 1 флакон разом з інструкцією з медичного застосування вкладають у картонну пачку.Опис лікарської формиКруглі, двоопуклі таблетки, вкриті плівковою оболонкою світло-сіро-жовтого кольору, з гравіюванням "Z" на одному боці, на зламі ядро сірого кольору з характерним запахом.Фармакотерапевтична групаЗалізо препарат + вітамін.ФармакокінетикаЗалізо всмоктується з дванадцятипалої кишки та проксимального відділу тонкого кишечника. Ступінь всмоктування заліза, пов'язаного з гемом - приблизно 20%, а заліза, не пов'язаного з гемом - 10%. Для ефективного всмоктування залізо має бути у формі Fe(II). Після прийому внутрішньо аскорбінова кислота повністю всмоктується із ШКТ. Соляна кислота шлунка стимулюють всмоктування заліза, відновлюючи його з Fe(III) до Fe(II). Аскорбінова кислота покращує всмоктування заліза та збільшує біодоступність лікарського засобу (ЛЗ). Надходить в епітеліальні клітини кишечника Fe (II) піддається внутрішньоклітинному окиснення до Fe (III), яке зв'язується з апоферитином. Частина апоферитину надходить у кров, інша частина тимчасово залишається в епітеліальних клітинах кишечника у формі феритину. яка надійде в кров через 1-2 дні або виведеться з організму з фекаліями в процесі десквамації епітеліальних клітин. Близько 1/3 заліза, що у кров, зв'язується з апотрансферрином, молекула якого у своїй перетворюється на трансферрин. Комплекс залізо-трансферин транспортується в органи-мішені і після зв'язування з рецепторами, що знаходяться на поверхні клітин, потрапляє в цитоплазму за допомогою ендоцитозу. У цитоплазмі залізо відокремлюється та знову зв'язується з апоферитином. Апоферитин окислює залізо до Fe(III), а у відновленні заліза беруть участь флавопротеїни. "Дурулес" – це технологія, яка забезпечує поступове вивільнення активної речовини (іонів заліза), рівномірне надходження лікарського препарату. Прийом по 100 мг двічі на день забезпечує на 30% більше всмоктування заліза із препарату Сорбіфер Дурулес у порівнянні з іншими препаратами заліза. Депонується у вигляді феритину або гемосидерину в гепатоцитах та клітинах системи фагоцитуючих макрофагів, незначна кількість – у вигляді міоглобіну у м'язах. Період напіввиведення (T1/2) становить 6 год. Відсутні дані про фармакокінетику препарату при порушенні функції печінки або нирок, а також у пацієнтів похилого віку.ФармакодинамікаЗалізо двовалентне (Fe(II)) як компонент протопорфіринової простетичної групи гемоглобіну (Hb) відіграє важливу роль у зв'язуванні та транспортуванні кисню та вуглекислого газу. Залізо протопорфіринової групи цитохромів грає ключову роль процесі транспорту електронів. У цих процесах захоплення та віддача електронів можливі внаслідок оборотної реакції переходу Fe(II)↔Fe(III). Залізо у значних кількостях також знаходиться у міоглобіні м'язів. Аскорбінова кислота сприяє всмоктуванню та засвоюванню заліза (вона стабілізує іон Fe(І), перешкоджаючи його перетворенню на іон Fe(III). Механізм дії Тривале вивільнення іонів Fe (II) є наслідком технології створення таблеток Дурулес. Під час проходження через шлунково-кишковий тракт (ЖКТ), іони Fe (II) постійно вивільняються із пористого матриксу таблетки Дурулес протягом 6 годин. Повільне вивільнення активної речовини запобігає розвитку патологічно високих місцевих концентрацій заліза. Таким чином, застосування препарату Сорбіфер Дурулес дозволяє уникнути пошкодження слизової оболонки. Залізо - незамінний компонент організму, необхідний освіти Нb і протікання окислювальних процесів у живих тканинах. Препарат застосовується усунення дефіциту заліза. Пластиковий матрикс таблеток Сорбіфер Дурулес повністю інертний у травному соку, але повністю розпадається під дією кишкової перистальтики, коли активний інгредієнт повністю вивільняється.Показання до застосуванняЗалізодефіцитна анемія, профілактика та лікування. Стани, що супроводжуються дефіцитом заліза. Профілактика дефіциту заліза при вагітності, лактації та у донорів крові.Протипоказання до застосуванняПідвищена чутливість до активної речовини або до будь-якої з допоміжних речовин. Патологічні процеси, що супроводжуються підвищеним відкладенням заліза (наприклад, гемохроматоз, гемосидероз). Регулярно проведені переливання крові. Інші види анемії, не пов'язані з дефіцитом заліза (апластична, гемолітична анемія, таласемія, мегалобластна анемія) або обумовлені порушенням утилізації заліза (сидероахрестична анемія, анемія, спричинена отруєнням свинцем). Стеноз стравоходу, кишкова непрохідність та/або обструктивні зміни ШКТ, гострі кровотечі із ШКТ. Спільне застосування із парентеральними препаратами заліза. Стани, пов'язані з аскорбіновою кислотою: гіпероксалурія, оксалатні камені в нирках. Тромбофлебіт, схильність до тромбозу. Дитячий вік до 12 років (через відсутність клінічних даних). З обережністю: Виразкова хвороба шлунка та дванадцятипалої кишки, запальні захворювання кишечника (ентерит, дивертикуліт, виразковий коліт, хвороба Крона). Літній вік пацієнта (у зв'язку з відсутністю адекватних клінічних даних). Захворювання печінки, нирок (у зв'язку з відсутністю адекватних клінічних даних), гострі інфекційно-запальні процеси.Вагітність та лактаціяСорбіфер Дурулес можна застосовувати при вагітності та в період грудного вигодовування.Побічна діяПід час лікування препаратом Сорбіфер Дурулес надходили повідомлення про наступні побічні ефекти, що наводяться нижче за системами органів. Порушення з боку крові та лімфатичної системи: пароксизмальна нічна гемоглобінурія, еритропоетична порфірія або пізня шкірна порфірія. Порушення з боку імунної системи: гіперчутливість, кропив'янка, анафілаксія. Порушення з боку нервової системи: біль голови, запаморочення, слабкість, дратівливість. Порушення з боку дихальної системи, органів грудної клітки та середостіння: набряк гортані, біль у горлі. Випадкове потрапляння залізовмісних препаратів у дихальні шляхи може призвести до незворотного бронхіального некрозу (особливо у пацієнтів похилого віку та пацієнтів, які мають труднощі при ковтанні). Порушення з боку шлунково-кишкового тракту: нудота, біль у животі, пронос, діарея, зміни випорожнень, диспепсія, блювання, гастрит, виразкове ураження стравоходу, стеноз стравоходу, метеоризм, фарбування зубів (при неправильному використанні таблеток), виразки у порожнині рота. Порушення з боку шкіри та підшкірних тканин: висипання на шкірі, свербіж. Порушення з боку нирок та сечовивідних шляхів: при застосуванні у високих дозах – гіпероксалурія та формування оксалатного ниркового каміння. Загальні розлади та порушення у місці введення: відчуття жару. Післяреєстраційний період У постреєстраційному періоді надійшли повідомлення про наступні побічні реакції, частота яких невідома. Порушення з боку шлунково-кишкового тракту: розвиток виразок у роті*. * спостерігається при неправильному застосуванні, коли таблетки розжовують, розсмоктують чи тримають у роті. У літніх пацієнтів та пацієнтів з порушенням ковтання є ризик розвитку пошкоджень стравоходу та бронхіальний некроз при випадковому попаданні у дихальні шляхи. Повідомлення про побічні реакції Надання даних про передбачувані побічні реакції препарату є дуже важливим моментом, що дозволяє здійснювати безперервний моніторинг співвідношення ризик/користування ЛЗ. Медичним працівникам слід надавати інформацію про будь-які передбачувані несприятливі реакції за вказаними в кінці інструкції контактами, а також через національну систему збору інформації.Взаємодія з лікарськими засобамиСорбіфер Дурулес не слід поєднувати з такими препаратами: ципрофлоксацин: при сумісному застосуванні всмоктування ципрофлоксацину зменшується на 50%, таким чином є небезпека, що його концентрація в плазмі не досягне терапевтичного рівня; левофлоксацин: при сумісному застосуванні всмоктування левофлоксацину зменшується; моксифлоксацин: при сумісному застосуванні біодоступність моксифлоксацину зменшується на 40%. При одночасному застосуванні моксифлоксацину та препарату Сорбіфер Дурулес між прийомом цих препаратів слід витримати максимально можливий інтервал часу, що становить принаймні 6 годин; норфлоксацин: при сумісному застосуванні всмоктування норфлоксацину зменшується приблизно на 75%; офлоксацин: при сумісному застосуванні всмоктування офлоксацину зменшується приблизно на 30%; мікофенолату мофетилу: різке зниження всмоктування на 90% мікофенолату мофетилу спостерігалося при сумісному застосуванні з препаратами, що містять залізо. При сумісному застосуванні Сорбіфер Дурулес з наведеними нижче препаратами може виникнути потреба у зміні їх дози. Між прийомом препарату Сорбіфер Дурулес та будь-якого з цих препаратів слід витримати максимально можливий інтервал часу, що становить принаймні 2 години. Харчові добавки, що містять кальцій або магній, а також антацидні препарати, що містять алюміній, кальцій або магній: вони формують комплекси із солями заліза, погіршуючи таким чином всмоктування один одного. Каптоприл: при одночасному застосуванні з каптоприлом його площа під кривою концентрація-час (AUC) зменшується в середньому на 37%, ймовірно, внаслідок хімічної реакції у ШКТ. Цинк: при одночасному застосуванні всмоктування солей цинку зменшується. Клодронат: у дослідженнях in vitro було встановлено, що препарати, що містять залізо, утворюють комплекс із клодронатом. Незважаючи на те, що дослідження in vivo не проводилися, можна припустити, що при сумісному застосуванні всмоктування клодронату зменшується. Дефероксамін: при сумісному застосуванні всмоктування як дефероксаміну, так і заліза зменшується внаслідок утворення комплексів. Леводопа та карбідопа: при спільному застосуванні сульфату заліза з леводопою та карбідопою – ймовірно внаслідок утворення комплексів – біозасвоюваність леводопи у здорових добровольців зменшується на 50%. а карбідопа - на 75%. Метилдопа (лівообертальна): при сумісному застосуванні солей заліза (сульфату та глюконату заліза) з метилдопою – ймовірно, внаслідок утворення хелатних комплексів – біозасвоюваність метилдопи знижується, що може погіршити її антигіпертензивний ефект. Пеніциламін: при сумісному застосуванні пеніциламіну з солями заліза – ймовірно, внаслідок утворення хелатних комплексів – всмоктування як пеніциламіну. так і солей заліза зменшується. Алендронат: у дослідженні in vitro препарати, що містять залізо, формували комплекси з алендронатом, знижуючи всмоктування останнього. Результатів умов in vivo відсутні. Ризедронат: у дослідженні in vitro препарати, що містять залізо, формували комплекси із ризедронатом. Незважаючи на те, що така взаємодія не вивчалася в умовах in vivo, можна припустити, що при застосуванні всмоктування ризедронату зменшиться. Тетрациклін: при сумісному застосуванні всмоктування тетрацикліну зменшується, тому при комбінованому застосуванні слід витримати максимально можливий інтервал часу, що становить не менше ніж 3 години між прийомами. Застосування залізовмісних препаратів погіршує ентерогепатичний цикл доксицикліну як при прийомі внутрішньо, так і при внутрішньовенному введенні, тому слід уникати спільного застосування цих засобів. Гормони щитовидної залози: при сумісному застосуванні залізовмісних препаратів та тироксину всмоктування останнього може знизитися, що може призвести до безуспішності замісної терапії. Циметидин: при сумісному застосуванні Сорбіфер Дурулес із циметидином зниження кислотності шлунка, викликане циметидином, зменшує всмоктування заліза. При застосуванні препарату Сорбіфер Дурулес із чаєм, кавою, яйцями, молочними продуктами, хлібом з борошна грубого помелу, пластівцями із зерен або їжі, багатою на волокна, може зменшитися всмоктування заліза. Інші взаємодії: З препаратами заліза та іншими ЛЗ, до складу яких входить залізо: можливе накопичення заліза у печінці; підвищується ймовірність передозування заліза; З панкреатином, колестираміном: відбувається зменшення абсорбції заліза із ШКТ; З метилдіоксифенілаланіном: зниження абсорбції метилдіоксифенілаланіну в ротовій порожнині на 61-73%; З токоферолом: знижується активність обох препаратів; З глюкокортикостероїдами: можливе посилення стимуляції еритропоезу; З алопуринолом: можливе накопичення заліза в печінці; З ацетогідроксамовою кислотою: знижується активність обох препаратів; З хлорамфеніколом: знижується ефективність препаратів заліза. Пригнічується утворення еритроцитів та знижується концентрація Нb; З етанолом: підвищується абсорбція та ризик виникнення токсичних ускладнень; З етидронової кислотою: знижується активність етидронової кислоти. Її слід приймати не раніше ніж через 2 години після прийому препарату Сорбіфер Дурулес. Взаємодії, пов'язані з аскорбіновою кислотою Підвищує концентрацію саліцилатів у крові (підвищує ризик розвитку кристалурії), етинілестрадіолу, бензинпеніциліну та тетрациклінів. Знижує концентрацію перороальних контрацептивів. Ацетилсаліцилова кислота та пероральні контрацептиви також знижують всмоктування та засвоєння аскорбінової кислоти. Підвищує активність норадреналіну. Знижує антикоагулянтний ефект похідних кумарину, гепарину. Покращує всмоктування в кишечнику препаратів заліза, а також заліза з продуктів харчування (за рахунок переведення Fe(III)↔Fe(II)). Підвищує загальний кліренс етилового спирту. Може вплинути на ефективність дисульфіраму під час лікування хронічного алкоголізму. Одночасне застосування аскорбінової кислоти та дефероксаміну підвищує екскрецію заліза. Взаємодії з харчовими продуктами та напоями При застосуванні препарату Сорбіфер Дурулес із чаєм, кавою, яйцями, молочними продуктами, хлібом з борошна грубого помелу, пластівцями із зерен або їжі, багатою на волокна, може зменшитися всмоктування заліза. Свіжі соки та лужні напої знижують всмоктування та засвоювання аскорбінової кислоти. Проміжок часу між прийомом препарату та вживанням цих продуктів повинен становити не менше 2 годин.Спосіб застосування та дозиРежим дозування Лікування Дорослим та підліткам старше 12 років: Зазвичай початкова доза, що рекомендується, - 2 таблетки на день. При необхідності, наприклад, у разі розвитку побічних реакцій, дозу можна зменшити (1 таблетка на день). Пацієнтам із залізодефіцитною анемією за необхідності дозу можна підвищити до 3-4 таблеток на день за два прийоми (вранці та ввечері). Максимальна доза – 4 таблетки на добу. Профілактика та лікування при вагітності рекомендована доза – 1 таблетка один раз на день протягом перших 6 місяців та дві таблетки на день (за два прийоми) у третьому триместрі вагітності та в період грудного вигодовування. Тривалість застосування визначається індивідуально, виходячи з лабораторних показників, що характеризують стан обміну заліза. Лікування слід продовжувати до досягнення оптимальної концентрації гемоглобіну та відновлення лабораторних показників обміну заліза у плазмі крові. Для подальшого поповнення депо може знадобитися продовження прийому препарату протягом приблизно двох місяців. Зазвичай тривалість лікування за значної втрати заліза становить 3-6 місяців. Необхідно враховувати офіційні місцеві посібники щодо відповідного використання залізовмісних ЛЗ для лікування та профілактики анемії, пов'язаної з дефіцитом заліза. Особливі групи пацієнтів Пацієнти з порушеннями функції печінки та нирок У зв'язку з відсутністю адекватних клінічних даних ЛЗ слід приймати з обережністю. Літні пацієнти У зв'язку з відсутністю адекватних клінічних даних у пацієнтів похилого віку слід приймати з обережністю. Діти та підлітки віком до 18 років Таблетки не можна призначати немовлятам та дітям віком до 12 років. Спосіб застосування Таблетки для вживання. Таблетку не можна ділити, розжовувати, тримати у роті або розсмоктувати. Таблетку слід проковтнути і запитати водою. Таблетки можна приймати до їди або під час їжі, залежно від індивідуальної переносимості ШКТ. Не можна приймати таблетки у положенні лежачи.ПередозуванняВідносно невисока доза заліза може спричинити симптоми інтоксикації. Доза заліза, еквівалентна 20 мг/кг, може викликати деякі симптоми інтоксикації, а при вмісті заліза, що перевищує 60 мг/кг, очікується розвиток проявів інтоксикації. Вміст заліза, еквівалентний 200-250 мг/кг, може призвести до смерті. Симптоми Визначення концентрації заліза у сироватці може допомогти в оцінці тяжкості отруєння. Хоча концентрація заліза не завжди добре корелює з симптомами, його концентрація, яка визначається через 4 години після проковтування, вказує на тяжкість отруєння: менше 3 мкг/мл – легке отруєння; 3-5 мкг/мл – помірне отруєння; >5 мкг/мл - тяжке отруєння. Максимальна концентрація заліза визначається через 4-6 годин після влучення заліза всередину. Слабке та помірне отруєння: блювання та діарея можуть розвинутися протягом 6 годин після проковтування. Тяжке отруєння: важкі блювання і діарея, летаргія, метаболічний ацидоз, шок, кровотеча з ШКТ, кома, судоми, гепатотоксичність, пізніше - стеноз ШКТ. Тяжка токсичність також викликає некроз печінки та жовтяницю, гіпоглікемію, порушення згортання крові, олігурію, ниркову недостатність та набряк легенів. Передозування солями заліза є особливо небезпечним у дітей у ранньому віці. Передозування аскорбіновою кислотою може спричинити тяжкий ацидоз та гемолітичну анемію у схильних осіб (дефіцит глюкозо-6-фосфатдегідрогенази). Лікування: Дати молоко і рідину, що викликає блювоту (якнайшвидше). Промивання шлунка 5% розчином натрію бікарбонату та сольовими проносними (наприклад, сульфатом натрію, у дозі 30 г для дорослих); молоко та яйця у комбінації з 5 г карбонату вісмуту як пом'якшувальні засоби. Після промивання шлунка вводиться 5 г дефероксаміну, розчиненого у 50-100 мл води, і цей розчин залишають у шлунку. Для стимуляції активності кишківника дорослим пацієнтам можна дати розчин маніту або сорбіту всередину. Викликання діареї у дітей, особливо у ранньому віці, може бути небезпечним, тому не рекомендується. Пацієнтів слід ретельно контролювати з метою запобігання аспірації. На рентгенограмі таблетки дають тінь, тому за допомогою рентгенограми черевної порожнини можна виявити таблетки, що залишилися після викликаної блювоти. Не слід використовувати димеркапрол, тому що він формує токсичні комплекси із залізом. Дефероксамін є специфічним препаратом, що формує хелатний комплекс із залізом. При гострому тяжкому отруєнні у дітей слід завжди призначати дефероксамін у дозі 90 мг/кг внутрішньом'язово, потім - 15 мг/кг внутрішньовенно, доки концентрація заліза в сироватці крові не буде відповідати загальній залізозв'язувальній здатності сироватки. При занадто швидкій швидкості інфузії може розвинутись гіпотонія. При менш тяжкій інтоксикації дефероксамін призначається внутрішньом'язово в дозі 50 мг/кг до максимальної дози 4 г. При тяжкій інтоксикації: у стані шоку та/або коми та у разі підвищення концентрації сироваткового заліза (> 90 ммоль/л у дітей, > 142 ммоль/л у дорослих), необхідно негайно розпочати інтенсивну підтримуючу терапію. Переливання крові або плазми проводиться при шоці, призначення кисневої терапії – при дихальній недостатності. Після усунення інтоксикації рекомендується моніторувати концентрацію заліза у сироватці крові.Запобіжні заходи та особливі вказівкиПрепарат ефективний лише при захворюваннях, що супроводжуються дефіцитом заліза. Перед початком лікування слід діагностувати залізодефіцитний стан. При інших, не залізодефіцитних видах анемії (анемія внаслідок інфекції, анемії, що супроводжують хронічні захворювання, таласемія та інші анемії), призначення препарату протипоказане. У зв'язку з ризиком розвитку виразок у ротовій порожнині, а також для запобігання фарбування зубної емалі, таблетку не можна розжовувати, тримати в роті або розсмоктувати. Прийом препаратів заліза може спричинити фарбування випорожнень у чорний колір. Під час лікування пероральними препаратами заліза може настати загострення запальних або виразкових захворювань шлунково-кишкового тракту. Не слід застосовувати препарат при інфекційно-запальних процесах (гостра респіраторна вірусна інфекція, ангіна, пневмонія тощо), оскільки в цьому випадку залізо акумулюється у вогнищі запалення та неефективно за призначенням. За даними досліджень in vitro, препарати заліза підвищують патогенність деяких мікроорганізмів і можуть негативно впливати на прогноз перебігу інфекційних хвороб. Гіпосидеремія, пов'язана із запальними синдромами, не чутлива до терапії препаратами заліза. При прийомі препарату можливий неправдивий результат аналізу ката на приховану кров. Аскорбінова кислота в сечі може призвести до спотворення результатів щодо цукру в сечі. Для покращення засвоєння заліза з кишечника одночасно з лікуванням слід повноцінно харчуватися, вживаючи м'ясні продукти, овочі, фрукти. Препарат не слід запивати міцним чаєм, кавою, молоком. Споживання значних кількостей чаю пригнічує всмоктування заліза. Не слід вживати алкоголю під час лікування. При курсовому застосуванні рекомендується періодично контролювати лабораторні показники обміну заліза у плазмі. Не слід припиняти лікування відразу після нормалізації концентрації гемоглобіну та кількості еритроцитів. З метою створення в організмі "депо" заліза потрібно приймати препарат не менше 1-2 місяців. Випадкове потрапляння залізовмісних препаратів у дихальні шляхи може призвести до необоротного бронхіального некрозу. Тому у разі випадкового вдихання фрагментів таблеток необхідно негайно звернутися за медичною допомогою. Щоб уникнути ризику можливого передозування заліза, особливої обережності потрібно дотримуватися, якщо використовуються інші добавки заліза. Вплив на здатність до керування автотранспортом та управління механізмами Сорбіфер Дурулес не впливає на здатність водіння автомобіля та керування механізмами. Таких даних немає.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
630,00 грн
310,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. Активна речовина: заліза сульфат × 11/2; H2O 256.3 мг, що відповідає вмісту заліза 80 мг. Допоміжні речовини: аскорбінова кислота, мукопротеозу (безводна), крохмаль картопляний, метакрилової кислоти та метакрилату сополімер (Еудрагіт S), магнію трисилікат, триетилцитрат, повідон, магнію стеарат, олія рицинова гідрована, тальк. Склад оболонки: ;тальк, титану діоксид, крохмаль рисовий, метилметакрилату, диметиламіноетилметакрилату та бутилметакрилату сополімер (Еудрагіт E), віск карнаубський, сахароза. 10 шт. - блістери (3) - пачки картонні.Опис лікарської формиТаблетки пролонгованої дії, покриті цукровою оболонкою майже білого кольору (від білого кольору до світло-бежевого), двоопуклі, з гладкою, рівною поверхнею.Фармакотерапевтична групаАнтианемічний препарат, дія якого обумовлена властивостями компонентів, що входять до його складу. Заліза сульфат – сіль заліза, мікроелемента, необхідного для синтезу гемоглобіну. Залізо входить до складу гемоглобіну, міоглобіну та низки ферментів. При застосуванні заліза у вигляді солей відбувається швидке заповнення його дефіциту в організмі, що призводить до поступової регресії клінічних (слабкість, стомлюваність, запаморочення, тахікардія, хворобливість та сухість шкіри) та лабораторних симптомів анемії. Мукопротеоз забезпечує кращу переносимість препарату і підвищує біодоступність і поступове вивільнення двовалентного заліза (Fe2 +) з препарату. Аскорбінова кислота сприяє покращенню всмоктування заліза. Спеціальна нейтральна оболонка таблеток забезпечує всмоктування активних компонентів, головним чином дистальному відділі тонкої кишки. Відсутність місцевого подразнюючого впливу на слизову оболонку шлунка сприяє хорошій переносимості препарату з боку шлунково-кишкового тракту.ФармакокінетикаПісля прийому препарату всмоктування заліза відбувається, головним чином, у дванадцятипалій кишці та у проксимальному відділі худої кишки. C max ;іонів заліза в плазмі крові досягається через 7 годин після прийому препарату і зберігається підвищеною протягом доби. У середньому абсорбується 10-20% прийнятої дози. Всмоктування збільшується у разі зниження запасів заліза в організмі. Зв'язування заліза з білками плазми – 90% і більше. Депонується у вигляді феритину або гемосидерину у клітинах системи фагоцитуючих макрофагів, незначна кількість – у вигляді міоглобіну у м'язах. Залізо виводиться з калом, сечею та згодом.Клінічна фармакологіяАнтианемічний препарат.Показання до застосуванняЛікування та профілактика залізодефіцитних станів різної етіології (в т.ч. при вагітності та в період лактації, зниженні всмоктування заліза із ШКТ, при тривалих кровотечах, неповноцінному та незбалансованому харчуванні).Протипоказання до застосуванняАнемії, не пов'язані з дефіцитом заліза (апластична та гемолітична анемії, таласемії, мегалобластна анемія, пов'язана з ізольованим дефіцитом вітаміну В12); підвищений вміст заліза в організмі (гемосидероз, гемохроматоз); порушення механізмів утилізації заліза (сидероахрестична анемія, анемія, спричинена отруєнням свинцем); стеноз стравоходу, кишкова непрохідність та/або обструктивні зміни ШКТ, гострі кровотечі із ШКТ; непереносимість фруктози, синдром порушення всмоктування глюкози та галактози, синдром недостатності інвертази/ізомальтази; дитячий вік (до 6 років); - підвищена чутливість до компонентів препарату. З обережністю слід приймати препарат при запальних захворюваннях кишечника, алкоголізмі, печінковій або нирковій недостатності, виразковій хворобі шлунка і дванадцятипалої кишки.Вагітність та лактаціяЗастосування в профілактичних цілях: вагітні жінки; 1 таб./сут або через день протягом останніх двох триместрів вагітності (або починаючи з 4-го місяця). Застосування у дітей Діти старше 6 років: таблетки приймають внутрішньо (не розжовуючи). Бажано приймати препарат, запиваючи водою, перед їдою або під час їди. Застосування в ;лікувальних цілях: ;діти старше 6 років ;- 1 таб./сут, ;діти старше 10 років ;- 1-2 таб./сут. Протипоказано дітям віком до 6 років.Побічна діяЗ боку травної системи: рідко - біль у животі, нудота, блювання, діарея, запор. В окремих випадках можливі шкірні алергічні реакції.Взаємодія з лікарськими засобамиЗнижують всмоктування заліза: антацидні лікарські засоби, що містять солі алюмінію, кальцію, магнію, препарати кальцію, етидронова кислота, лікарські засоби, що знижують кислотність шлункового соку (зокрема циметидин); лікарські засоби, що містять карбонати, гідрокарбонати, фосфати, оксалати; панкреатин, панкреоліпазу. Взаємно зменшують всмоктування при сумісному застосуванні: тетрацикліни, D-пеніциламін, чай, яєчний жовток. У разі необхідності поєднання з переліченими вище препаратами або продуктами харчування препарати заліза слід приймати за 1 годину або 2 години після їх вживання. Підвищують всмоктування: аскорбінова кислота, етанол (зокрема збільшує ризик виникнення токсичних ускладнень). Препарат заліза у великих дозах знижує абсорбцію цинку. Не можна призначати разом із іншими препаратами заліза, зокрема. для парентерального застосування, щоб уникнути передозування.Спосіб застосування та дозиДорослі та діти старше 6 років: таблетки приймають внутрішньо (не розжовуючи). Бажано приймати препарат, запиваючи водою, перед їдою або під час їди. Застосування в; лікувальних цілях:; діти старше 6 років; - 1 таб. / Добу,; Діти старше 10 років і дорослі; - 1-2 таб. / Добу. Застосування в профілактичних цілях: вагітні жінки; 1 таб./сут або через день протягом останніх двох триместрів вагітності (або починаючи з 4-го місяця). Тривалість прийому Дорослі пацієнти повинні приймати препарат протягом періоду, який забезпечує корекцію анемії та відновлення резерву заліза в організмі. Доза для жінок становить 600 мг, для чоловіків – 1200 мг. При ;залізодефіцитної анемії ;тривалість прийому становить від 3 до 6 міс, залежно від ступеня виснаження резерву заліза: у разі необхідності, відсутність адекватного контролю анемії, необхідно збільшити тривалість прийому препарату.ПередозуванняСимптоми: можливе посилення проявів побічних ефектів. Промивання шлунка 1% водним розчином натрію бікарбонату, симптоматична терапія. Антидот – дефероксамін.Запобіжні заходи та особливі вказівкиПеред початком терапії необхідне визначення вмісту заліза та феритину у сироватці крові. У період прийому препарату необхідно враховувати, що кава, молоко, овочі, хлібні злаки знижують всмоктування заліза. У період прийому препарату може спостерігатися темне фарбування стільця, що обумовлено виведенням заліза, що не всмоктався, і не має клінічного значення, а також хибнопозитивна бензидинова проба. У зв'язку з наявністю у складі препарату сахарози протипоказано його застосування особами з непереносимістю фруктози, синдромом порушення всмоктування глюкози та галактози або синдромом недостатності інвертази/ізомальтази (рідкісними обмінними розладами).Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
2 018,00 грн
1 928,00 грн
Склад, форма випуску та упаковкаВміст на 1 мл: Активна речовина: філграстим 60 млн. ME (відповідає 600 мкг/мл); Допоміжні речовини: оцтова кислота крижана 0,60 мг/мл, сорбітол 50,0 мг/мл, полісорбат 80 0,055 мг, гідроксид натрію до pH 4,20, вода для ін'єкцій до 1,00 мл. Форма випуску: розчин для внутрішньовенного та підшкірного введення 0.5 мл.Опис лікарської формиРозчин для внутрішньовенного та підшкірного введення 60 млн. МО/мл. Прозора безбарвна рідина.ФармакокінетикаПри внутрішньовенному та підшкірному введенні філграстиму спостерігається позитивна лінійна залежність між введеною дозою та концентрацією у сироватці крові. Після підшкірного введення терапевтичних доз концентрація перевищує 10 нг/мл протягом 8-16 год. Об'єм розподілу становить 150 мл/кг. Незалежно від методу введення, елімінація філграстиму протікає за правилами кінетики 1-го порядку. Період напіввиведення – 3,5 год, кліренс дорівнює 0,6 мл/хв/кг. Тривале призначення філграстиму до 28 днів після аутологічної трансплантації кісткового мозку не призводить до кумуляції та збільшення періоду напіввиведення. У пацієнтів з термінальною стадією ниркової недостатності відзначається збільшення максимальної концентрації (Сmax) та показника площі під кривою (AUC) та зниження значень обсягу розподілу та кліренсу порівняно зі здоровими добровольцями та пацієнтами з нирковою недостатністю помірного ступеня тяжкості.ФармакодинамікаФілграстим – високоочищений неглікозильований білок, що складається з 175 амінокислот. Він виробляється штамом Escherichia coli, в геном якої методами генної інженерії введений ген гранулоцитарного колонієстимулюючого фактора людини. Філграстим, що містить рекомбінантний Г-КСФ, значно збільшує число нейтрофілів у периферичній крові вже в перші 24 години після введення, з невеликим збільшенням числа моноцитів. У хворих з тяжкою хронічною нейтропенією. Філграстим може викликати незначне збільшення кількості циркулюючих еозинофілів та базофілів. Філграстим дозозалежно збільшує число нейтрофілів із нормальною або підвищеною функціональною активністю. Після закінчення лікування кількість нейтрофілів у периферичній крові знижується на 50% протягом 1-2 днів та повертається до нормального рівня протягом наступних 1-7 днів. Тривалість дії при внутрішньовенному введенні може скорочуватися. Філграстим значно зменшує частоту, тяжкість та тривалість нейтропенії та фебрильної нейтропенії, зменшуючи необхідність та тривалість стаціонарного лікування у хворих, які отримують хіміотерапію цитостатиками або мієлоаблативну терапію з подальшою трансплантацією кісткового мозку. Хворі, які отримують філграстим та цитотоксичну хіміотерапію, вимагають менших доз антибіотиків порівняно з хворими, які отримують лише цитотоксичну хіміотерапію. Лікування філграстимом значно зменшує тривалість фебрильної нейтропенії, потребу в антибіотикотерапії та госпіталізації після індукційної хіміотерапії при гострому мієлолейкозі, не впливаючи на частоту лихоманки та інфекційних ускладнень. Застосування філграстиму як самостійно, так і після хіміотерапії, мобілізує вихід гемопоетичних стовбурових клітин у периферичний кровотік. Аутологічну або алогенну трансплантацію периферичних стовбурових клітин крові (ПСКК) проводять після терапії великими дозами цитостатиків, або замість трансплантації кісткового мозку, або на додаток до неї. Трансплантація ПСКК також може призначатися після (високодозної) мієлосупресивної цитотоксичної терапії. Застосування ПСКК, мобілізованих за допомогою філграстиму, прискорює відновлення кровотворення, зменшує вираженість та тривалість тромбоцитопенії, небезпеку геморагічних ускладнень та потребу у переливанні тромбоцитарної маси після мієлосупресивної або мієлоаблативної терапії. Ефективність та безпека філграстиму у дорослих та дітей, які отримують цитотоксичну хіміотерапію, однакові. У дітей та дорослих з тяжкою хронічною нейтропенією (важкою вродженою, періодичною, ідіопатичною нейтропенією) філграстим стабільно збільшує число нейтрофілів у периферичній крові, знижує частоту інфекційних ускладнень. Призначення філграстиму пацієнтам з ВІЛ-інфекцією дозволяє підтримати нормальний вміст нейтрофілів та слідувати рекомендованим дозам антиретровірусної та/або іншої мієлосупресивної терапії. Ознаки збільшення реплікації ВІЛ при застосуванні філграстиму не відзначено. Як і інші гемопоетичні фактори росту, ГКСФ стимулює людські ендотеліальні клітини in vitro.ІнструкціяЩодня підшкірно (п/к) або у вигляді коротких внутрішньовенних (в/в) інфузій (30хвилинних) на 5% розчині декстрози доти, доки кількість нейтрофілів не перейде очікуваний мінімум (надир) і не повернеться до діапазону нормальних значень. Вибір способу введення залежить від конкретної клінічної ситуації. Переважний підшкірний шлях введення. При необхідності внутрішньовенного введення необхідна кількість препарату вводиться зі шприца у флакон або пластиковий контейнер з 5% розчином декстрози, потім проводиться 30хвилинна інфузія розведеного препарату. Шприци з препаратом Теваграстим призначені лише для одноразового використання. Вказівки щодо розведення. Препарат Теваграстим розводять лише 5% розчином декстрози, не можна розводити 0,9% розчином хлориду натрію. Розведений препарат може адсорбуватися склом та пластмасами. Якщо препарат розводиться до концентрації менше 15 мкг/мл (менше 1,5 млн. МО/мл), то розчин слід додавати сироватковий альбумін людини, щоб кінцева концентрація альбуміну становила 2 мг/мл. Наприклад, при кінцевому обсязі розчину 20 мл, сумарну дозу препарату Теваграстим менше 300 мкг (менше 30 млн. ME) слід вводити з додаванням 0,2 мл 20% розчину альбуміну людини. Не можна розводити Теваграстим до кінцевої концентрації менше 2 мкг/мл (менше 0,2 млн. МО/мл). Готовий розчин препарату Теваграстим повинен зберігатись при температурі від 2 до 8 °С не більше доби.Показання до застосуванняНейтропенія, фебрильна нейтропенія у пацієнтів, які отримують інтенсивну мієлосупресивну цитотоксичну хіміотерапію з приводу злоякісних захворювань (за винятком хронічного мієлолейкозу та мієлодиспластичного синдрому), а також нейтропенія та її клінічні наслідки у пацієнтів, які отримують Мобілізація периферичних стовбурових клітин крові, зокрема. після мієлосупресивної терапії. Тяжка вроджена, періодична або ідіопатична нейтропенія (абсолютна кількість нейтрофілів (АКН) 0,5 х 109/л і менше) у дітей та дорослих з тяжкими або рецидивними інфекціями в анамнезі. Стійка нейтропенія (АКН 1,0 х 109/л і менше) у пацієнтів з розгорнутою стадією ВІЛ-інфекції для зниження ризику бактеріальних інфекцій за неможливості використання інших способів лікування.Протипоказання до застосуванняПідвищена чутливість до активної речовини (філграстим) або до інших компонентів препарату; тяжка вроджена нейтропенія (синдром Костманна) із цитогенетичними порушеннями; застосування препарату з метою збільшення доз цитотоксичних хіміотерапевтичних препаратів вище за рекомендовані; одночасне призначення з цитотоксичною хіміо- та променевою терапією; термінальна стадія хронічної ниркової недостатності; період грудного вигодовування; новонароджений вік (до 28 днів життя).Вагітність та лактаціяБезпека філграстиму для вагітних жінок не встановлена. Можливе проходження філграстиму через плацентарний бар'єр у жінок. При призначенні філграстиму вагітним слід співвіднести очікуваний терапевтичний ефект із можливим ризиком для плода. Немає даних про проникнення філграстиму у грудне молоко. Застосовувати філграстим у період грудного вигодовування не рекомендується.Побічна діяПацієнти з онкологічними захворюваннями. Найчастішими небажаними ефектами, пов'язаними із застосуванням філграстиму в рекомендованій дозі, були легкі або помірні кістково-м'язові болі (у 10% пацієнтів) та сильні кістково-м'язові болі (у 3% пацієнтів). Кістково-м'язові болі зазвичай усувалися за допомогою стандартного лікування анальгетиками. Менш частими небажаними ефектами були порушення сечовипускання (переважно дизурія легкого та середнього ступеня тяжкості). Філграстим не збільшував частоту небажаних реакцій, пов'язаних із цитотоксичною хіміотерапією. Небажані ефекти з однаковою частотою спостерігалися у пацієнтів при застосуванні філграстиму/хіміотерапії та плацебо/хіміотерапії, включаючи нудоту та блювання, алопецію, діарею, втому, відсутність апетиту, запалення слизових оболонок (мукозит), головний біль, кашель, шкірний , загальну слабкість, біль у горлі, запор та неспецифічний біль. Оборотне, дозозалежне і звичайно легке або помірне підвищення активності лактатдегідрогенази (ЛДГ), лужної фосфатази (ЩФ), концентрації сечової кислоти та активності гамма-глутамілтрансферази (ГГТ) у плазмі крові спостерігалося при застосуванні філграстиму у рекомендованих дозах 5%. 25% та 10% пацієнтів відповідно. Зрідка спостерігалося транзиторне зниження артеріального тиску (АТ), які потребують терапевтичного втручання. Повідомлялося про реакцію "трансплантат проти господаря" та смерть пацієнтів, які отримують ГКСФ після алогенної трансплантації кісткового мозку. Іноді у пацієнтів, які отримують високодозну хіміотерапію з подальшою аутологічною трансплантацією кісткового мозку, відзначали порушення з боку судин, у тому числі венооклюзійну хворобу та порушення, пов'язані з водним обміном в організмі. Причинно-наслідковий зв'язок із застосуванням філграстиму у цих випадках не встановлено. Дуже рідкісні випадки шкірного васкуліту були зареєстровані у пацієнтів, які отримували філграстим. Механізм розвитку васкуліту у пацієнтів, які отримують філграстим, не встановлений. Є рідкісні повідомлення розвитку синдрому Світу (гострий фібрильний дерматоз). Оскільки значна частина цих пацієнтів страждала від лейкемії, яка, як відомо, асоціюється з синдромом Світу, причинно-наслідковий зв'язок з філграстимом не встановлено. В окремих випадках спостерігали загострення ревматоїдного артриту. Повідомлялося про розвиток псевдоподагри у пацієнтів з онкологічними захворюваннями, які отримували філграстим. Були зареєстровані рідкісні небажані ефекти з боку легень, включаючи інтерстиціальну пневмонію, набряк легень та легеневі інфільтрати, у поодиноких випадках з несприятливим результатом у вигляді дихальної недостатності або респіраторного дистрес-синдрому дорослих (РДСВ), у тому числі з летальним кінцем. Описані поодинокі випадки виникнення симптомів, що вказують на реакції алергічного типу, у тому числі анафілаксія, висипання на шкірі, кропив'янка, набряк Квінке, задишку, зниження АТ, що розвиваються при введенні першої дози або подальшому застосуванні філграстиму, були зареєстровані у пацієнтів, які отримують філграстим. Таких реакцій було більше після внутрішньовенного застосування. У деяких випадках симптоми рецидивували після повторного застосування філграстиму, що свідчить про причинно-наслідковий зв'язок. Застосування філграстиму слід припинити у пацієнтів, у яких розвинулися тяжкі алергічні реакції. Поодинокі випадки серповидно-клітинних кризів були зареєстровані у пацієнтів із серповидно-клітинною анемією. З боку імунної системи: дуже рідко – алергічні реакції. З боку обміну речовин та харчування: дуже часто – підвищення активності ЛДГ, ЛФ, підвищення концентрації сечової кислоти у плазмі. З боку нервової системи: часто – головний біль. З боку судин: нечасто – синдром підвищеної проникності капілярів; рідко - судинні порушення, ангіопатія. З боку дихальної системи: часто кашель, біль у горлі; дуже рідко – інфільтрати у легенях. З боку шлунково-кишкового тракту: дуже часто – нудота, блювання; часто – запор, діарея, анорексія, мукозит. З боку печінки та жовчовивідних шляхів: дуже часто – підвищення активності ГГТ. З боку шкіри та підшкірно-жирової клітковини: часто – алопеція, шкірний висип; дуже рідко – синдром Світу, шкірний васкуліт. З боку кістково-м'язової системи: часто – біль у грудях, кістково-м'язовий біль; дуже рідко – загострення ревматоїдного артриту. З боку сечовивідної системи: дуже рідко – порушення сечовипускання. Інші: часто – стомлюваність, загальна слабкість; нечасто – неспецифічний біль. Здорові донори під час мобілізації ПСКК. Найчастіше спостерігалися транзиторні слабкі чи помірні кістково-м'язові болі. Лейкоцитоз (більше 50 х 109/л) спостерігався у 41% здорових донорів та транзиторна тромбоцитопенія (менше 100 х 109/л) після застосування філграстиму та лейкофорезу спостерігалася у 35% здорових донорів. Транзиторне незначне підвищення активності ЛФ, ЛДГ, аспартатамінотрансферази (ACT) та концентрації сечової кислоти в плазмі були зареєстровані у здорових донорів, які отримують філграстим (без клінічних наслідків). Зрідка повідомлялося про загострення артриту. Зрідка повідомлялося про симптоми, що вказують на тяжкі алергічні реакції. Головний біль, як вважають, пов'язаний із застосуванням філграстиму, був зареєстрований у здорових донорів при мобілізації ПСКК у дослідженнях. Часті, в основному, безсимптомні випадки спленомегалії та дуже рідкісні випадки розриву селезінки були зареєстровані у здорових донорів та пацієнтів після введення ГКСФ. У здорових донорів небажані явища з боку органів дихання (кровохаркання, легенева кровотеча, інфільтрати в легенях, задишка та гіпоксія) спостерігалися дуже рідко при застосуванні філграстиму у післяреєстраційний період. У післяреєстраційний період було зареєстровано випадки синдрому підвищеної проникності капілярів при застосуванні Г-КСФ. Вони, як правило, спостерігалися у пацієнтів з прогресуючим злоякісним захворюванням, сепсисом, які приймають одночасно кілька препаратів для хіміотерапії або проходять аферез. Синдром підвищеної проникності капілярів може загрожувати життю, якщо лікування затягується. Не часто спостерігався цей синдром у здорових донорів при мобілізації ПСКК після введення ГКСФ. З боку крові та лімфатичної системи: дуже часто – лейкоцитоз, тромбоцитопенія; нечасто – порушення з боку селезінки. З боку імунної системи: нечасто важкі алергічні реакції. З боку обміну речовин та харчування: часто – підвищення активності ЛФ, ЛДГ; нечасто – підвищення активності ACT. З боку нервової системи: дуже часто – головний біль. З боку судин: нечасто – синдром підвищеної проникності капілярів. З боку кістково-м'язової системи: дуже часто – кістково-м'язові болі; нечасто – загострення ревматоїдного артриту. Пацієнти із ТХН. Частота небажаних ефектів, пов'язаних із застосуванням філграстиму у пацієнтів із ТХН, має тенденцію до зниження з часом. Найчастішими небажаними ефектами, пов'язаними із застосуванням філграстиму, були біль у кістках та м'язах. Також спостерігалися збільшення селезінки, що прогресує в деяких випадках, та тромбоцитопенія. Головний біль та діарея зазвичай спостерігалися невдовзі після початку лікування філграстимом менш ніж у 10% пацієнтів. Також повідомлялося про анемію та носові кровотечі. Спостерігалося транзиторне збільшення концентрації сечової кислоти, активності ЛДГ, ЛФ у плазмі без клінічних наслідків. Також спостерігалося помірне транзиторне зниження концентрації глюкози в крові після їжі. Небажані ефекти, можливо пов'язані із застосуванням філграстиму, і, як правило, що спостерігалися у менш ніж 2% пацієнтів з ТХН, були реакції в місці ін'єкції, головний біль, збільшення печінки, біль у суглобах, алопеція, остеопороз, та висипання на шкірі. Під час тривалого застосування філграстиму повідомлялося про розвиток шкірного васкуліту у 2% пацієнтів з ТХН, а також дуже рідкісні випадки протеїнурії/гематурії. З боку крові та лімфатичної системи:. Дуже часто – анемія, спленомегалія; Часто – тромбоцитопенія; Нечасто – порушення з боку селезінки. З боку обміну речовин та харчування: дуже часто – зниження концентрації глюкози у крові, підвищення ЛФ, ЛДГ, гіперурикемія. З боку нервової системи: часто – головний біль. З боку дихальної системи: дуже часто – носова кровотеча. З боку травної системи: часто – діарея, гепатомегалія. З боку шкіри та підшкірних тканин: часто – алопеція, шкірний висип, шкірний васкуліт, біль у місці ін'єкції. З боку кістково-м'язової системи: дуже часто – болі в кістках та м'язах; часто – остеопороз. З боку нирок та сечовивідних шляхів: нечасто – гематурія, протеїнурія. Пацієнти із ВІЛ-інфекцією. Постійно спостерігалися слабкі та помірні кістково-м'язові болі та міалгія, пов'язані із застосуванням філграстиму. Частота виникнення болю подібна до такої у пацієнтів з онкологічними захворюваннями. Збільшення селезінки, пов'язане із застосуванням філграстиму, спостерігалося менш ніж у 3% пацієнтів. У всіх випадках при фізикальному обстеженні спостерігалася спленомегалія легкої та середньої тяжкості із сприятливим клінічним перебігом; не було жодного випадку гіперспленізму та спленектомії. Спленомегалія досить часто зустрічається у пацієнтів, які страждають на ВІЛ-інфекцію, а також присутня в різному ступені вираженості у більшості пацієнтів, хворих на СНІД. У цих випадках зв'язок спленомегалії із застосуванням філграстиму залишається незрозумілим. З боку крові та лімфатичної системи: часто – порушення з боку селезінки. З боку кістково-м'язової системи: дуже часто – кістково-м'язовий біль.Взаємодія з лікарськими засобамиЕфективність та безпека введення філграстиму в один день із цитотоксичними хіміопрепаратами не встановлені. У зв'язку з високою чутливістю активно проліферуючих мієлоїдних клітин до протипухлинних цитотоксичних препаратів призначати філграстим за 24 години до або після введення цих препаратів не рекомендується. Фторурацил посилює тяжкість нейтропенії за одночасного призначення з філграстимом. Можлива взаємодія з іншими гемопоетичними факторами росту та цитокінами невідома. З огляду на те, що літій стимулює вивільнення нейтрофілів, можливе посилення дії філграстиму при комбінованому призначенні, але такі дослідження не проводилися. Філграстим фармацевтично не сумісний з 0,9% розчином хлориду натрію. При застосуванні філграстиму для мобілізації кровотворних стовбурових клітин після хіміотерапії слід враховувати, що при призначенні протягом тривалого часу таких цитостатиків, як мелфалан, кармустин та карбоплатин, ефективність мобілізації може бути знижена.Спосіб застосування та дозиСтандартні схеми цитотоксичної хіміотерапії. У дозі 5 мкг (0,5 млн. МО)/кг один раз на добу щодня підшкірно або внутрішньовенно у вигляді коротких інфузій (30-хвилинних) на 5% розчині декстрози. Першу дозу препарату вводять не раніше, ніж через 24 години після закінчення курсу цитотоксичної хіміотерапії. При необхідності тривалість курсу терапії може становити до 14 днів, залежно від тяжкості захворювання та вираженості нейтропенії. Після індукційної та консолідуючої терапії гострого мієлолейкозу тривалість застосування препарату Теваграстим може збільшуватися до 38 днів залежно від типу, доз та використаної схеми цитотоксичної хіміотерапії. Минуще збільшення кількості нейтрофілів спостерігається зазвичай через 1-2 дні після початку лікування препаратом Теваграстим. Для досягнення стабільного терапевтичного ефекту необхідно продовжувати терапію препаратом Теваграстим доти, доки кількість нейтрофілів не перейде очікуваного мінімуму і не досягне нормальних значень. Не рекомендується скасовувати препарат Теваграстим передчасно, до переходу кількості нейтрофілів через очікуваний мінімум. Лікування потрібно припинити, якщо АКН після надиру досягло 1,0 х 109/л. Після мієлоаблативної хіміотерапії з наступною пересадкою кісткового мозку. П/к або внутрішньовенно у вигляді інфузії в 20 мл 5% розчину декстрози. Початкова доза 10 мкг (1,0 млн. МО)/кг внутрішньовенно краплинно протягом 30 хв або 24 год або шляхом безперервної підшкірної інфузії протягом 24 годин. Першу дозу препарату Теваграстим слід вводити не раніше, ніж через 24 год. год після цитотоксичної хіміотерапії, а при трансплантації кісткового мозку – не пізніше ніж через 24 год після інфузії кісткового мозку. Тривалість терапії трохи більше 28 днів. Після максимального зниження кількості нейтрофілів (надира), добову дозу коригують залежно від динаміки їх числа. Якщо кількість нейтрофілів у периферичній крові перевищує 1,0 х 109/л протягом трьох днів поспіль, дозу препарату Теваграстим зменшують до 5,0 мкг (0,5 млн. МО)/кг; потім, якщо АКН перевищує 1,0 х 109/л протягом трьох днів поспіль, препарат Теваграстім скасовують.Якщо в період лікування АКН знижується менше 1,0 х 109/л, дозу препарату Теваграстим збільшують знову, відповідно до наведеної вище схеми. Мобілізація периферичних стовбурових клітин крові (ПСКК) після мієлосупресивної терапії з подальшою аутологічною трансфузією ПСКК з (або без) трансплантацією кісткового мозку або у пацієнтів з мієлоаблативною терапією з подальшою трансфузією ПСКК У дозі 10 мкг 1/0 /до ін'єкції 1 раз на добу або безперервної 24годинної підшкірної інфузії протягом 6 днів поспіль, при цьому зазвичай достатньо двох процедур лейкаферезу поспіль на 5-й, 6-й дні. В окремих випадках можливе проведення додаткового лейкаферезу. Застосування препарату Теваграстим необхідно продовжити до останнього лейкаферезу. Мобілізація ПСКК після мієлосупресивної терапії. У дозі 5 мкг (0,5 млн. МО)/кг шляхом щоденних підшкірних ін'єкцій, починаючи з першого дня після завершення хіміотерапії і до тих пір, поки кількість нейтрофілів не перейде через очікуваний мінімум і не досягне нормальних значень. Лейкаферез слід проводити протягом періоду, коли АКН піднімається з менше 0,5 х 109/л до 5,0 х 109/л. Пацієнтам, які не отримували інтенсивної хіміотерапії, буває достатньо одного лейкаферезу. В окремих випадках рекомендується проводити додаткові лейкаферези. Мобілізація ПСКК у здорових допорів для алогенної трансплантації. У дозі 10 мкг (1,0 млн. ОД)/кг/добу п/к протягом 4-5 днів. Лейкаферез проводять з 5-го дня і при необхідності до 6-го дня з метою одержати CD34+ клітини у кількості не менше 4х106 клітин/кг маси тіла реципієнта. Ефективність та безпека застосування препарату Теваграстим у здорових донорів молодше 16 і старше 60 років не досліджувалися. Тяжка хронічна нейтропенія (ТХН). Щодня підшкірно, про одноразово або розділивши на кілька введень. При вродженій нейтропенії: початкова доза 12 мкг (1,2 млн. МО)/кг/добу, при ідіопатичній або періодичній нейтропенії - по 5 мкг (0,5 млн. МО)/кг/добу, до стабільного перевищення кількості нейтрофілів 1, 5 х 109/л. Після досягнення терапевтичного ефекту слід визначити найменшу ефективну дозу для підтримки цієї кількості нейтрофілів. Через 1-2 тижні лікування початкову дозу можна подвоїти або зменшити наполовину, залежно від реакції пацієнта на терапію. Згодом кожні 1-2 тижні можна коригувати дозу для підтримки кількості нейтрофілів в діапазоні 1,5-10 х 109/л. У пацієнтів з тяжкими інфекціями можна застосувати схему із швидшим збільшенням дози. У 97% пацієнтів, які позитивно відреагували на лікування, повний терапевтичний ефект спостерігається при застосуванні доз філграстиму до 24 мкг/кг/добу. Добова доза препарату Теваграстим не повинна перевищувати 24 мкг/кг/добу. Нейтропенія при ВІЛ-інфекції. Початкова доза 1-4 мкг (0,1-0,4 млн. МО)/кг/добу, одноразово, підшкірно до нормалізації кількості нейтрофілів (не менше 2 х 109/л). Нормалізація кількості нейтрофілів зазвичай настає через 2 дні. Після досягнення терапевтичного ефекту підтримуюча доза 300 мкг на добу 2-3 рази на тиждень за схемою альтернування (через день). Надалі може знадобитися індивідуальна корекція дози та тривала терапія препаратом Теваграстим для підтримки кількості нейтрофілів більше 2,0 х 109/л. Особливі вказівки щодо дозування. Для пацієнтів похилого віку спеціальних рекомендацій щодо дозування відсутні. Дитячий вік: у дітей із ТХН та онкологічними захворюваннями профіль безпеки філграстиму не відрізнявся від такого у дорослих. Рекомендації щодо дозування для дитячого віку такі ж, як для дорослих, які отримують мієлосупресивну або цитотоксичну хіміотерапію. Корекція дози філграстиму не потрібна у пацієнтів з тяжкою нирковою або печінковою недостатністю, оскільки їх фармакокінетичні та фармакодинамічні показники подібні до таких у здорових добровольців.ПередозуванняВипадки передозування філграстиму не відмічені. Через 1-2 дні після відміни препарату кількість циркулюючих нейтрофілів зазвичай знижується на 50% і повертається до нормального рівня через 1-7 днів.Запобіжні заходи та особливі вказівкиПри вагітності, злоякісних та передпухлинних захворюваннях, у т.ч. при гострому мієлолейкозі (недостатньо даних щодо ефективності та безпеки), серповидноклітинній анемії, патології кісткової тканини (у тому числі при остеопорозі), у комбінації з високодозною хіміотерапією, при спадковій непереносимості фруктози (препарат містить сорбітол).Умови відпустки з аптекЗа рецептомВідео на цю тему
2 440,00 грн
2 378,00 грн
Склад, форма випуску та упаковкаВміст на 1 мл: Активна речовина: філграстим 60 млн. ME (відповідає 600 мкг/мл); Допоміжні речовини: оцтова кислота крижана 0,60 мг/мл, сорбітол 50,0 мг/мл, полісорбат 80 0,055 мг, гідроксид натрію до pH 4,20, вода для ін'єкцій до 1,00 мл. Розчин для внутрішньовенного та підшкірного введення 0.8 мл.Опис лікарської формиРозчин для внутрішньовенного та підшкірного введення 60 млн. МО/мл. Прозора безбарвна рідина.ФармакокінетикаПри внутрішньовенному та підшкірному введенні філграстиму спостерігається позитивна лінійна залежність між введеною дозою та концентрацією у сироватці крові. Після підшкірного введення терапевтичних доз концентрація перевищує 10 нг/мл протягом 8-16 год. Об'єм розподілу становить 150 мл/кг. Незалежно від методу введення, елімінація філграстиму протікає за правилами кінетики 1-го порядку. Період напіввиведення – 3,5 год, кліренс дорівнює 0,6 мл/хв/кг. Тривале призначення філграстиму до 28 днів після аутологічної трансплантації кісткового мозку не призводить до кумуляції та збільшення періоду напіввиведення. У пацієнтів з термінальною стадією ниркової недостатності відзначається збільшення максимальної концентрації (Сmax) та показника площі під кривою (AUC) та зниження значень обсягу розподілу та кліренсу порівняно зі здоровими добровольцями та пацієнтами з нирковою недостатністю помірного ступеня тяжкості.ФармакодинамікаФілграстим – високоочищений неглікозильований білок, що складається з 175 амінокислот. Він виробляється штамом Escherichia coli, в геном якої методами генної інженерії введений ген гранулоцитарного колонієстимулюючого фактора людини. Філграстим, що містить рекомбінантний Г-КСФ, значно збільшує число нейтрофілів у периферичній крові вже в перші 24 години після введення, з невеликим збільшенням числа моноцитів. У хворих з тяжкою хронічною нейтропенією. Філграстим може викликати незначне збільшення кількості циркулюючих еозинофілів та базофілів. Філграстим дозозалежно збільшує число нейтрофілів із нормальною або підвищеною функціональною активністю. Після закінчення лікування кількість нейтрофілів у периферичній крові знижується на 50% протягом 1-2 днів та повертається до нормального рівня протягом наступних 1-7 днів. Тривалість дії при внутрішньовенному введенні може скорочуватися. Філграстим значно зменшує частоту, тяжкість та тривалість нейтропенії та фебрильної нейтропенії, зменшуючи необхідність та тривалість стаціонарного лікування у хворих, які отримують хіміотерапію цитостатиками або мієлоаблативну терапію з подальшою трансплантацією кісткового мозку. Хворі, які отримують філграстим та цитотоксичну хіміотерапію, вимагають менших доз антибіотиків порівняно з хворими, які отримують лише цитотоксичну хіміотерапію. Лікування філграстимом значно зменшує тривалість фебрильної нейтропенії, потребу в антибіотикотерапії та госпіталізації після індукційної хіміотерапії при гострому мієлолейкозі, не впливаючи на частоту лихоманки та інфекційних ускладнень. Застосування філграстиму як самостійно, так і після хіміотерапії, мобілізує вихід гемопоетичних стовбурових клітин у периферичний кровотік. Аутологічну або алогенну трансплантацію периферичних стовбурових клітин крові (ПСКК) проводять після терапії великими дозами цитостатиків, або замість трансплантації кісткового мозку, або на додаток до неї. Трансплантація ПСКК також може призначатися після (високодозної) мієлосупресивної цитотоксичної терапії. Застосування ПСКК, мобілізованих за допомогою філграстиму, прискорює відновлення кровотворення, зменшує вираженість та тривалість тромбоцитопенії, небезпеку геморагічних ускладнень та потребу у переливанні тромбоцитарної маси після мієлосупресивної або мієлоаблативної терапії. Ефективність та безпека філграстиму у дорослих та дітей, які отримують цитотоксичну хіміотерапію, однакові. У дітей та дорослих з тяжкою хронічною нейтропенією (важкою вродженою, періодичною, ідіопатичною нейтропенією) філграстим стабільно збільшує число нейтрофілів у периферичній крові, знижує частоту інфекційних ускладнень. Призначення філграстиму пацієнтам з ВІЛ-інфекцією дозволяє підтримати нормальний вміст нейтрофілів та слідувати рекомендованим дозам антиретровірусної та/або іншої мієлосупресивної терапії. Ознаки збільшення реплікації ВІЛ при застосуванні філграстиму не відзначено. Як і інші гемопоетичні фактори росту, ГКСФ стимулює людські ендотеліальні клітини in vitro.ІнструкціяЩодня підшкірно (п/к) або у вигляді коротких внутрішньовенних (в/в) інфузій (30хвилинних) на 5% розчині декстрози доти, доки кількість нейтрофілів не перейде очікуваний мінімум (надир) і не повернеться до діапазону нормальних значень. Вибір способу введення залежить від конкретної клінічної ситуації. Переважний підшкірний шлях введення. При необхідності внутрішньовенного введення необхідна кількість препарату вводиться зі шприца у флакон або пластиковий контейнер з 5% розчином декстрози, потім проводиться 30хвилинна інфузія розведеного препарату. Шприци з препаратом Теваграстим призначені лише для одноразового використання. Вказівки щодо розведення. Препарат Теваграстим розводять лише 5% розчином декстрози, не можна розводити 0,9% розчином хлориду натрію. Розведений препарат може адсорбуватися склом та пластмасами. Якщо препарат розводиться до концентрації менше 15 мкг/мл (менше 1,5 млн. МО/мл), то розчин слід додавати сироватковий альбумін людини, щоб кінцева концентрація альбуміну становила 2 мг/мл. Наприклад, при кінцевому обсязі розчину 20 мл, сумарну дозу препарату Теваграстим менше 300 мкг (менше 30 млн. ME) слід вводити з додаванням 0,2 мл 20% розчину альбуміну людини. Не можна розводити Теваграстим до кінцевої концентрації менше 2 мкг/мл (менше 0,2 млн. МО/мл). Готовий розчин препарату Теваграстим повинен зберігатись при температурі від 2 до 8 °С не більше доби.Показання до застосуванняНейтропенія, фебрильна нейтропенія у пацієнтів, які отримують інтенсивну мієлосупресивну цитотоксичну хіміотерапію з приводу злоякісних захворювань (за винятком хронічного мієлолейкозу та мієлодиспластичного синдрому), а також нейтропенія та її клінічні наслідки у пацієнтів, які отримують Мобілізація периферичних стовбурових клітин крові, зокрема. після мієлосупресивної терапії. Тяжка вроджена, періодична або ідіопатична нейтропенія (абсолютна кількість нейтрофілів (АКН) 0,5 х 109/л і менше) у дітей та дорослих з тяжкими або рецидивними інфекціями в анамнезі. Стійка нейтропенія (АКН 1,0 х 109/л і менше) у пацієнтів з розгорнутою стадією ВІЛ-інфекції для зниження ризику бактеріальних інфекцій за неможливості використання інших способів лікування.Протипоказання до застосуванняПідвищена чутливість до активної речовини (філграстим) або до інших компонентів препарату; тяжка вроджена нейтропенія (синдром Костманна) із цитогенетичними порушеннями; застосування препарату з метою збільшення доз цитотоксичних хіміотерапевтичних препаратів вище за рекомендовані; одночасне призначення з цитотоксичною хіміо- та променевою терапією; термінальна стадія хронічної ниркової недостатності; період грудного вигодовування; новонароджений вік (до 28 днів життя).Вагітність та лактаціяБезпека філграстиму для вагітних жінок не встановлена. Можливе проходження філграстиму через плацентарний бар'єр у жінок. При призначенні філграстиму вагітним слід співвіднести очікуваний терапевтичний ефект із можливим ризиком для плода. Немає даних про проникнення філграстиму у грудне молоко. Застосовувати філграстим у період грудного вигодовування не рекомендується.Побічна діяПацієнти з онкологічними захворюваннями. Найчастішими небажаними ефектами, пов'язаними із застосуванням філграстиму в рекомендованій дозі, були легкі або помірні кістково-м'язові болі (у 10% пацієнтів) та сильні кістково-м'язові болі (у 3% пацієнтів). Кістково-м'язові болі зазвичай усувалися за допомогою стандартного лікування анальгетиками. Менш частими небажаними ефектами були порушення сечовипускання (переважно дизурія легкого та середнього ступеня тяжкості). Філграстим не збільшував частоту небажаних реакцій, пов'язаних із цитотоксичною хіміотерапією. Небажані ефекти з однаковою частотою спостерігалися у пацієнтів при застосуванні філграстиму/хіміотерапії та плацебо/хіміотерапії, включаючи нудоту та блювання, алопецію, діарею, втому, відсутність апетиту, запалення слизових оболонок (мукозит), головний біль, кашель, шкірний , загальну слабкість, біль у горлі, запор та неспецифічний біль. Оборотне, дозозалежне і звичайно легке або помірне підвищення активності лактатдегідрогенази (ЛДГ), лужної фосфатази (ЩФ), концентрації сечової кислоти та активності гамма-глутамілтрансферази (ГГТ) у плазмі крові спостерігалося при застосуванні філграстиму у рекомендованих дозах 5%. 25% та 10% пацієнтів відповідно. Зрідка спостерігалося транзиторне зниження артеріального тиску (АТ), які потребують терапевтичного втручання. Повідомлялося про реакцію "трансплантат проти господаря" та смерть пацієнтів, які отримують ГКСФ після алогенної трансплантації кісткового мозку. Іноді у пацієнтів, які отримують високодозну хіміотерапію з подальшою аутологічною трансплантацією кісткового мозку, відзначали порушення з боку судин, у тому числі венооклюзійну хворобу та порушення, пов'язані з водним обміном в організмі. Причинно-наслідковий зв'язок із застосуванням філграстиму у цих випадках не встановлено. Дуже рідкісні випадки шкірного васкуліту були зареєстровані у пацієнтів, які отримували філграстим. Механізм розвитку васкуліту у пацієнтів, які отримують філграстим, не встановлений. Є рідкісні повідомлення розвитку синдрому Світу (гострий фібрильний дерматоз). Оскільки значна частина цих пацієнтів страждала від лейкемії, яка, як відомо, асоціюється з синдромом Світу, причинно-наслідковий зв'язок з філграстимом не встановлено. В окремих випадках спостерігали загострення ревматоїдного артриту. Повідомлялося про розвиток псевдоподагри у пацієнтів з онкологічними захворюваннями, які отримували філграстим. Були зареєстровані рідкісні небажані ефекти з боку легень, включаючи інтерстиціальну пневмонію, набряк легень та легеневі інфільтрати, у поодиноких випадках з несприятливим результатом у вигляді дихальної недостатності або респіраторного дистрес-синдрому дорослих (РДСВ), у тому числі з летальним кінцем. Описані поодинокі випадки виникнення симптомів, що вказують на реакції алергічного типу, у тому числі анафілаксія, висипання на шкірі, кропив'янка, набряк Квінке, задишку, зниження АТ, що розвиваються при введенні першої дози або подальшому застосуванні філграстиму, були зареєстровані у пацієнтів, які отримують філграстим. Таких реакцій було більше після внутрішньовенного застосування. У деяких випадках симптоми рецидивували після повторного застосування філграстиму, що свідчить про причинно-наслідковий зв'язок. Застосування філграстиму слід припинити у пацієнтів, у яких розвинулися тяжкі алергічні реакції. Поодинокі випадки серповидно-клітинних кризів були зареєстровані у пацієнтів із серповидно-клітинною анемією. З боку імунної системи: дуже рідко – алергічні реакції. З боку обміну речовин та харчування: дуже часто – підвищення активності ЛДГ, ЛФ, підвищення концентрації сечової кислоти у плазмі. З боку нервової системи: часто – головний біль. З боку судин: нечасто – синдром підвищеної проникності капілярів; рідко - судинні порушення, ангіопатія. З боку дихальної системи: часто кашель, біль у горлі; дуже рідко – інфільтрати у легенях. З боку шлунково-кишкового тракту: дуже часто – нудота, блювання; часто – запор, діарея, анорексія, мукозит. З боку печінки та жовчовивідних шляхів: дуже часто – підвищення активності ГГТ. З боку шкіри та підшкірно-жирової клітковини: часто – алопеція, шкірний висип; дуже рідко – синдром Світу, шкірний васкуліт. З боку кістково-м'язової системи: часто – біль у грудях, кістково-м'язовий біль; дуже рідко – загострення ревматоїдного артриту. З боку сечовивідної системи: дуже рідко – порушення сечовипускання. Інші: часто – стомлюваність, загальна слабкість; нечасто – неспецифічний біль. Здорові донори під час мобілізації ПСКК. Найчастіше спостерігалися транзиторні слабкі чи помірні кістково-м'язові болі. Лейкоцитоз (більше 50 х 109/л) спостерігався у 41% здорових донорів та транзиторна тромбоцитопенія (менше 100 х 109/л) після застосування філграстиму та лейкофорезу спостерігалася у 35% здорових донорів. Транзиторне незначне підвищення активності ЛФ, ЛДГ, аспартатамінотрансферази (ACT) та концентрації сечової кислоти в плазмі були зареєстровані у здорових донорів, які отримують філграстим (без клінічних наслідків). Зрідка повідомлялося про загострення артриту. Зрідка повідомлялося про симптоми, що вказують на тяжкі алергічні реакції. Головний біль, як вважають, пов'язаний із застосуванням філграстиму, був зареєстрований у здорових донорів при мобілізації ПСКК у дослідженнях. Часті, в основному, безсимптомні випадки спленомегалії та дуже рідкісні випадки розриву селезінки були зареєстровані у здорових донорів та пацієнтів після введення ГКСФ. У здорових донорів небажані явища з боку органів дихання (кровохаркання, легенева кровотеча, інфільтрати в легенях, задишка та гіпоксія) спостерігалися дуже рідко при застосуванні філграстиму у післяреєстраційний період. У післяреєстраційний період було зареєстровано випадки синдрому підвищеної проникності капілярів при застосуванні Г-КСФ. Вони, як правило, спостерігалися у пацієнтів з прогресуючим злоякісним захворюванням, сепсисом, які приймають одночасно кілька препаратів для хіміотерапії або проходять аферез. Синдром підвищеної проникності капілярів може загрожувати життю, якщо лікування затягується. Не часто спостерігався цей синдром у здорових донорів при мобілізації ПСКК після введення ГКСФ. З боку крові та лімфатичної системи: дуже часто – лейкоцитоз, тромбоцитопенія; нечасто – порушення з боку селезінки. З боку імунної системи: нечасто важкі алергічні реакції. З боку обміну речовин та харчування: часто – підвищення активності ЛФ, ЛДГ; нечасто – підвищення активності ACT. З боку нервової системи: дуже часто – головний біль. З боку судин: нечасто – синдром підвищеної проникності капілярів. З боку кістково-м'язової системи: дуже часто – кістково-м'язові болі; нечасто – загострення ревматоїдного артриту. Пацієнти із ТХН. Частота небажаних ефектів, пов'язаних із застосуванням філграстиму у пацієнтів із ТХН, має тенденцію до зниження з часом. Найчастішими небажаними ефектами, пов'язаними із застосуванням філграстиму, були біль у кістках та м'язах. Також спостерігалися збільшення селезінки, що прогресує в деяких випадках, та тромбоцитопенія. Головний біль та діарея зазвичай спостерігалися невдовзі після початку лікування філграстимом менш ніж у 10% пацієнтів. Також повідомлялося про анемію та носові кровотечі. Спостерігалося транзиторне збільшення концентрації сечової кислоти, активності ЛДГ, ЛФ у плазмі без клінічних наслідків. Також спостерігалося помірне транзиторне зниження концентрації глюкози в крові після їжі. Небажані ефекти, можливо пов'язані із застосуванням філграстиму, і, як правило, що спостерігалися у менш ніж 2% пацієнтів з ТХН, були реакції в місці ін'єкції, головний біль, збільшення печінки, біль у суглобах, алопеція, остеопороз, та висипання на шкірі. Під час тривалого застосування філграстиму повідомлялося про розвиток шкірного васкуліту у 2% пацієнтів з ТХН, а також дуже рідкісні випадки протеїнурії/гематурії. З боку крові та лімфатичної системи:. Дуже часто – анемія, спленомегалія; Часто – тромбоцитопенія; Нечасто – порушення з боку селезінки. З боку обміну речовин та харчування: дуже часто – зниження концентрації глюкози у крові, підвищення ЛФ, ЛДГ, гіперурикемія. З боку нервової системи: часто – головний біль. З боку дихальної системи: дуже часто – носова кровотеча. З боку травної системи: часто – діарея, гепатомегалія. З боку шкіри та підшкірних тканин: часто – алопеція, шкірний висип, шкірний васкуліт, біль у місці ін'єкції. З боку кістково-м'язової системи: дуже часто – болі в кістках та м'язах; часто – остеопороз. З боку нирок та сечовивідних шляхів: нечасто – гематурія, протеїнурія. Пацієнти із ВІЛ-інфекцією. Постійно спостерігалися слабкі та помірні кістково-м'язові болі та міалгія, пов'язані із застосуванням філграстиму. Частота виникнення болю подібна до такої у пацієнтів з онкологічними захворюваннями. Збільшення селезінки, пов'язане із застосуванням філграстиму, спостерігалося менш ніж у 3% пацієнтів. У всіх випадках при фізикальному обстеженні спостерігалася спленомегалія легкої та середньої тяжкості із сприятливим клінічним перебігом; не було жодного випадку гіперспленізму та спленектомії. Спленомегалія досить часто зустрічається у пацієнтів, які страждають на ВІЛ-інфекцію, а також присутня в різному ступені вираженості у більшості пацієнтів, хворих на СНІД. У цих випадках зв'язок спленомегалії із застосуванням філграстиму залишається незрозумілим. З боку крові та лімфатичної системи: часто – порушення з боку селезінки. З боку кістково-м'язової системи: дуже часто – кістково-м'язовий біль.Взаємодія з лікарськими засобамиЕфективність та безпека введення філграстиму в один день із цитотоксичними хіміопрепаратами не встановлені. У зв'язку з високою чутливістю активно проліферуючих мієлоїдних клітин до протипухлинних цитотоксичних препаратів призначати філграстим за 24 години до або після введення цих препаратів не рекомендується. Фторурацил посилює тяжкість нейтропенії за одночасного призначення з філграстимом. Можлива взаємодія з іншими гемопоетичними факторами росту та цитокінами невідома. З огляду на те, що літій стимулює вивільнення нейтрофілів, можливе посилення дії філграстиму при комбінованому призначенні, але такі дослідження не проводилися. Філграстим фармацевтично не сумісний з 0,9% розчином хлориду натрію. При застосуванні філграстиму для мобілізації кровотворних стовбурових клітин після хіміотерапії слід враховувати, що при призначенні протягом тривалого часу таких цитостатиків, як мелфалан, кармустин та карбоплатин, ефективність мобілізації може бути знижена.Спосіб застосування та дозиСтандартні схеми цитотоксичної хіміотерапії. У дозі 5 мкг (0,5 млн. МО)/кг один раз на добу щодня підшкірно або внутрішньовенно у вигляді коротких інфузій (30-хвилинних) на 5% розчині декстрози. Першу дозу препарату вводять не раніше, ніж через 24 години після закінчення курсу цитотоксичної хіміотерапії. При необхідності тривалість курсу терапії може становити до 14 днів, залежно від тяжкості захворювання та вираженості нейтропенії. Після індукційної та консолідуючої терапії гострого мієлолейкозу тривалість застосування препарату Теваграстим може збільшуватися до 38 днів залежно від типу, доз та використаної схеми цитотоксичної хіміотерапії. Минуще збільшення кількості нейтрофілів спостерігається зазвичай через 1-2 дні після початку лікування препаратом Теваграстим. Для досягнення стабільного терапевтичного ефекту необхідно продовжувати терапію препаратом Теваграстим доти, доки кількість нейтрофілів не перейде очікуваного мінімуму і не досягне нормальних значень. Не рекомендується скасовувати препарат Теваграстим передчасно, до переходу кількості нейтрофілів через очікуваний мінімум. Лікування потрібно припинити, якщо АКН після надиру досягло 1,0 х 109/л. Після мієлоаблативної хіміотерапії з наступною пересадкою кісткового мозку. П/к або внутрішньовенно у вигляді інфузії в 20 мл 5% розчину декстрози. Початкова доза 10 мкг (1,0 млн. МО)/кг внутрішньовенно краплинно протягом 30 хв або 24 год або шляхом безперервної підшкірної інфузії протягом 24 годин. Першу дозу препарату Теваграстим слід вводити не раніше, ніж через 24 год. год після цитотоксичної хіміотерапії, а при трансплантації кісткового мозку – не пізніше ніж через 24 год після інфузії кісткового мозку. Тривалість терапії трохи більше 28 днів. Після максимального зниження кількості нейтрофілів (надира), добову дозу коригують залежно від динаміки їх числа. Якщо кількість нейтрофілів у периферичній крові перевищує 1,0 х 109/л протягом трьох днів поспіль, дозу препарату Теваграстим зменшують до 5,0 мкг (0,5 млн. МО)/кг; потім, якщо АКН перевищує 1,0 х 109/л протягом трьох днів поспіль, препарат Теваграстім скасовують.Якщо в період лікування АКН знижується менше 1,0 х 109/л, дозу препарату Теваграстим збільшують знову, відповідно до наведеної вище схеми. Мобілізація периферичних стовбурових клітин крові (ПСКК) після мієлосупресивної терапії з подальшою аутологічною трансфузією ПСКК з (або без) трансплантацією кісткового мозку або у пацієнтів з мієлоаблативною терапією з подальшою трансфузією ПСКК У дозі 10 мкг 1/0 /до ін'єкції 1 раз на добу або безперервної 24годинної підшкірної інфузії протягом 6 днів поспіль, при цьому зазвичай достатньо двох процедур лейкаферезу поспіль на 5-й, 6-й дні. В окремих випадках можливе проведення додаткового лейкаферезу. Застосування препарату Теваграстим необхідно продовжити до останнього лейкаферезу. Мобілізація ПСКК після мієлосупресивної терапії. У дозі 5 мкг (0,5 млн. МО)/кг шляхом щоденних підшкірних ін'єкцій, починаючи з першого дня після завершення хіміотерапії і до тих пір, поки кількість нейтрофілів не перейде через очікуваний мінімум і не досягне нормальних значень. Лейкаферез слід проводити протягом періоду, коли АКН піднімається з менше 0,5 х 109/л до 5,0 х 109/л. Пацієнтам, які не отримували інтенсивної хіміотерапії, буває достатньо одного лейкаферезу. В окремих випадках рекомендується проводити додаткові лейкаферези. Мобілізація ПСКК у здорових допорів для алогенної трансплантації. У дозі 10 мкг (1,0 млн. ОД)/кг/добу п/к протягом 4-5 днів. Лейкаферез проводять з 5-го дня і при необхідності до 6-го дня з метою одержати CD34+ клітини у кількості не менше 4х106 клітин/кг маси тіла реципієнта. Ефективність та безпека застосування препарату Теваграстим у здорових донорів молодше 16 і старше 60 років не досліджувалися. Тяжка хронічна нейтропенія (ТХН). Щодня підшкірно, про одноразово або розділивши на кілька введень. При вродженій нейтропенії: початкова доза 12 мкг (1,2 млн. МО)/кг/добу, при ідіопатичній або періодичній нейтропенії - по 5 мкг (0,5 млн. МО)/кг/добу, до стабільного перевищення кількості нейтрофілів 1, 5 х 109/л. Після досягнення терапевтичного ефекту слід визначити найменшу ефективну дозу для підтримки цієї кількості нейтрофілів. Через 1-2 тижні лікування початкову дозу можна подвоїти або зменшити наполовину, залежно від реакції пацієнта на терапію. Згодом кожні 1-2 тижні можна коригувати дозу для підтримки кількості нейтрофілів в діапазоні 1,5-10 х 109/л. У пацієнтів з тяжкими інфекціями можна застосувати схему із швидшим збільшенням дози. У 97% пацієнтів, які позитивно відреагували на лікування, повний терапевтичний ефект спостерігається при застосуванні доз філграстиму до 24 мкг/кг/добу. Добова доза препарату Теваграстим не повинна перевищувати 24 мкг/кг/добу. Нейтропенія при ВІЛ-інфекції. Початкова доза 1-4 мкг (0,1-0,4 млн. МО)/кг/добу, одноразово, підшкірно до нормалізації кількості нейтрофілів (не менше 2 х 109/л). Нормалізація кількості нейтрофілів зазвичай настає через 2 дні. Після досягнення терапевтичного ефекту підтримуюча доза 300 мкг на добу 2-3 рази на тиждень за схемою альтернування (через день). Надалі може знадобитися індивідуальна корекція дози та тривала терапія препаратом Теваграстим для підтримки кількості нейтрофілів більше 2,0 х 109/л. Особливі вказівки щодо дозування. Для пацієнтів похилого віку спеціальних рекомендацій щодо дозування відсутні. Дитячий вік: у дітей із ТХН та онкологічними захворюваннями профіль безпеки філграстиму не відрізнявся від такого у дорослих. Рекомендації щодо дозування для дитячого віку такі ж, як для дорослих, які отримують мієлосупресивну або цитотоксичну хіміотерапію. Корекція дози філграстиму не потрібна у пацієнтів з тяжкою нирковою або печінковою недостатністю, оскільки їх фармакокінетичні та фармакодинамічні показники подібні до таких у здорових добровольців.ПередозуванняВипадки передозування філграстиму не відмічені. Через 1-2 дні після відміни препарату кількість циркулюючих нейтрофілів зазвичай знижується на 50% і повертається до нормального рівня через 1-7 днів.Запобіжні заходи та особливі вказівкиПри вагітності, злоякісних та передпухлинних захворюваннях, у т.ч. при гострому мієлолейкозі (недостатньо даних щодо ефективності та безпеки), серповидноклітинній анемії, патології кісткової тканини (у тому числі при остеопорозі), у комбінації з високодозною хіміотерапією, при спадковій непереносимості фруктози (препарат містить сорбітол).Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаРозчин - 1 амп.(10 мл): Заліза глюконат дигідрат, кількість, що відповідає елементарному залозу - 50,00 мг; Марганцю глюконат, кількість, що відповідає елементарному марганцю - 1,33 мг; Міді глюконат, кількість, що відповідає елементарній міді – 0,70 мг; Допоміжні речовини: гліцерол, декстроза (глюкоза), сахароза, безводна лимонна кислота, натрію цитрат дигідрат, натрію бензоат, полісорбат 80, карамельний барвник TPS (Е150с), ароматизатор “Тутті-фрутті”, вода очищена. По 10 мл у двокінцеві ампули із жовтого скла III типу. По 10 ампул у картонні піддони, по 2 піддони з інструкцією із застосування у картонній пачці.Опис лікарської формиТемно-коричнева рідина із характерним запахом. Можлива наявність невеликого осаду.Фармакотерапевтична групаЗалізо препарат.ФармакокінетикаВсмоктування Залізо всмоктується переважно у 12-палій кишці та у худій кишці. Максимальне всмоктування спостерігається прийому заліза натще. Всмоктування варіюється і залежить від запасів заліза в організмі та фізіологічних потреб. При залізодефіцитних станах абсорбція його посилюється. Розподіл Після всмоктування основна частина заліза зв'язується з трансферином та транспортується в кістковий мозок, де захоплюється еритроїдними клітинами кісткового мозку для синтезу гемоглобіну; решта міститься в крові та депонується в органах у вигляді феритину, гемосидерину, міоглобіну. Виведення Незначна кількість заліза виводиться із організму після циклічного руйнування молекули гемоглобіну.ФармакодинамікаТотема® – комбінований антианемічний препарат, що містить двовалентне залізо у вигляді органічної солі заліза глюконату, а також марганцю глюконат та міді глюконат. Залізо, входячи до складу численних клітинних структур та беручи участь у діяльності багатьох ферментативних систем (цитохроми, каталази), відіграє важливу роль у транспорті кисню та окисних метаболічних процесах, а також є важливим елементом організму людини, який особливо необхідний для утворення гемоглобіну.Показання до застосуванняЛікування залізодефіцитної анемії (ЖДА) у дорослих та дітей з 3-х місячного віку. Профілактика дефіциту заліза у групах ризику: під час вагітності, у дітей, народжених від матері з дефіцитом заліза, у донорів крові.Протипоказання до застосуванняАнемії, які пов'язані з дефіцитом заліза; гемохроматоз, гемосидероз; таласемія; виразкова хвороба шлунка та дванадцятипалої кишки у стадії загострення; інтоксикація свинцем; - підвищена чутливість до компонентів препарату; дитячий вік до 3-х місяців; інтоксикація міддю або марганцем; хвороба Вільсона-Коновалова; дефіцит сахарази/ ізомальтази, непереносимість фруктози, глюкозо-галактозна мальабсорбція. З обережністю: цукровий діабет, запальні захворювання кишківника (ентерит, дивертикуліт, виразковий коліт, хвороба Крона).Вагітність та лактаціяВагітність Не було виявлено жодного негативного впливу препарату на вагітну жінку, на плід або новонародженого, отже препарат може застосовуватися під час вагітності. Грудне годування Через відсутність даних про проникнення препарату в грудне молоко, під час прийому препарату під час лактації жінкам рекомендується утриматися від грудного вигодовування.Побічна діяЧастота розвитку небажаних реакцій представлена таким чином: дуже часто (більше 1/10 випадків), часто (більше 1/100 і менше 1/10 випадків), нечасто (більше 1/1000 і менше 1/100 випадків), рідко (більше 1 /10000 і менше 1/1000 випадків) та дуже рідко (менше 1/10000 випадків). Небажані реакції, частоту розвитку яких неможливо оцінити за доступними даними, мають позначення "частота невідома". Порушення з боку шлунково-кишкового тракту – Нечасто: нудота, блювання, печія, запор, діарея, біль у ділянці епігастрію, фарбування калу у чорний колір (є нормою). Порушення з боку імунної системи Частота невідома: алергічні реакції. Інші - Нечасто: зміна кольору зубної емалі (рідкісні коричневі або чорні плями), оборотна після завершення лікування. Якщо будь-які вказані в інструкції побічні ефекти посилюються, або Ви помітили будь-які інші побічні ефекти, не вказані в інструкції, повідомте про це лікаря.Взаємодія з лікарськими засобамиНе рекомендується поєднувати прийом препарату із препаратами заліза для парентерального введення. При сумісному застосуванні можливі ліпотімія (непритомна реакція), або шок, спричинені швидким вивільненням заліза з його комплексних сполук та з насиченням сидерофіліну. Потрібно бути обережними при поєднанні з: Тетрацикліни; фторхінолонами; бісфосфонатами для перорального застосування; пеніциламін; тироксином. Прийом цих препаратів рекомендований не менше ніж за 2 години або 2 години після прийому препарату заліза, оскільки їх всмоктування знижується при прийомі препаратів заліза. Солями, оксидами та гідроксидами кальцію, магнію та алюмінію Прийом цих препаратів рекомендований не менш ніж за 2 години або 2 години після прийому препарату заліза, так як всмоктування заліза знижується при прийомі цих препаратів. Надмірне вживання чаю пригнічує всмоктування заліза.Спосіб застосування та дозиВсередину, перед їдою. Вміст ампули розчиняють у простій або підсолодженій воді. Перед вживанням збовтувати. Відірвіть по пунктирній лінії шматочок картону від пачки та зігніть його навпіл, щоб безпечно зламати кінчики ампули. Надламайте ампулу з двох сторін, як показано на малюнку, і вміст ампули вилийте в склянку. Дози Добову дозу можна розділити на кілька прийомів або приймати за один раз. Добова доза препарату залежить від рівня дефіциту заліза (див. таблицю добових доз). Добові дози препарату Тотема для профілактики та лікування залізодефіцитних анемій у дорослих та дітей з 3-х місяців. Вік Профілактика ЖДА у групах ризику Лікування ЖДА Доза препарату Тотема® (1 ампулі 10 мл розчину = 50 мг заліза глюконату) Діти від 3 місяців до 1 року З розрахунку 3 мг/кг маси тіла дитини Діти 1-5 років З розрахунку 3 мг/кг маси тіла дитини 50 мг на добу (1 ампула) Діти 6-12 років 50 мг/добу (1 ампула) 100 мг на добу (2 ампули) Діти старше 12 років та дорослі, у т. ч. донори крові 50 мг/добу (1 ампула) Легкий ступінь 100 мг на добу (2 ампули) Середній ступінь 150 мг на добу (3 ампули) Тяжкий ступінь 200 мг на добу (4 ампули) Вагітні жінки (починаючи з ІІ триместру); годуючі матері 50 мг/добу (1 ампула) Легкий ступінь 100 мг на добу (2 ампули) Середній ступінь 150 мг на добу (3 ампули) Тяжкий ступінь 200 мг на добу (4 ампули) Тривалість застосування Тривалість застосування у дітей та дорослих визначається індивідуально. У ході лікування рекомендується періодично визначати рівень гемоглобіну, феритину, сироваткового заліза у крові. Тривалість курсу лікування ЗДА у дітей та дорослих може становити до 6 місяців, залежно від ступеня тяжкості. Лікування ЗДА вагітних слід проводити до нормалізації рівня гемоглобіну. Тривалість курсу профілактики дефіциту заліза, зокрема у групах ризику може становити 1-2 місяці.ПередозуванняПередозування солей заліза Передозування солей заліза можливе як при випадковому прийомі великих доз препарату, так і при регулярному застосуванні у дозволених дозах, особливо небезпечне у дітей. Токсичними вважаються пероральні дози заліза 20 мг/кг та вище. Концентрація заліза у сироватці крові 5 мкг/мл і вище свідчить про тяжке отруєння солями заліза. Доза заліза близько 60 мг/кг вважається надзвичайно небезпечною для дітей. У дітей інтоксикація солями заліза при несвоєчасному наданні медичної допомоги може призвести до смерті. У зв'язку з цим препарати заліза повинні зберігатися в недоступному для дітей місці. У разі підозри на передозування солей заліза слід негайно звернутися до лікаря! Невідкладні заходи до надання медичної допомоги: промивання шлунка чистою водою (необхідно випити кілька склянок води та викликати блювання). Гостре передозування Гостро передозування солей заліза може протікати в кілька етапів: 1 фаза інтоксикації (перші 6 годин після передозування): нудота, блювання, діарея з домішкою крові, біль у животі, слабкість, блідість шкірних покривів, холодний липкий піт, ацидоз, слабкий пульс, зниження артеріального тиску, серцебиття, пригнічення центральної нервової системи ступеня виразності до коми, судоми. 2 фаза інтоксикації (через 6-24 години після передозування): тимчасова стабілізація стану. 3 фаза інтоксикації (через 24-48 годин після передозування): ниркова та печінкова недостатність, жовтяниця, метаболічний ацидоз, колапс, лихоманка, набряк легенів, шок аж до коми. 4 фаза інтоксикації (через кілька тижнів після передозування): ураження печінки, непрохідність кишківника. Лікування При підозрі на передозування солей заліза лікування слід розпочати негайно. Діти. У перші години після передозування слід викликати блювання. Промити шлунок. Не слід застосовувати проносні засоби для дітей молодшого віку через небезпеку діареї. Пацієнт потребує постійного спостереження; у разі можливої аспірації блювотних мас може знадобитися відсмоктування та кисень. При більш тяжкій інтоксикації у дітей та розвитку наступних стадій отруєння, лікувальні заходи повинні проводитись лікарем. Слід постійно контролювати концентрацію заліза у плазмі крові. При серйозному отруєнні, у разі шоку або коми при високому рівні заліза в плазмі необхідно негайно надати допомогу та розпочати введення розчину специфічного антидоту заліза – дефероксаміну, згідно з інструкцією щодо застосування препарату. Шоковий стан, дегідратація та кислотно-лужні порушення повинні бути усунені відповідним терапевтичним методом. Дорослі. У перші години після передозування слід викликати блювання. Промити шлунок. Пацієнт потребує постійного спостереження; у разі можливої аспірації блювотних мас може знадобитися відсмоктування та кисень. Для швидшого спорожнення кишечника можливе використання водного розчину манітолу та сорбіту. Слід постійно контролювати концентрацію заліза у плазмі крові. При серйозному отруєнні, у разі шоку або коми при високому рівні заліза в плазмі необхідно негайно надати допомогу та розпочати введення розчину специфічного антидоту заліза – дефероксаміну, згідно з інструкцією щодо застосування препарату. Шоковий стан, дегідратація та кислотно-лужні порушення повинні бути усунені відповідним терапевтичним методом. Передозування солей марганцю Симптоми: нудота, блювання, діарея, зниження активності, м'язові болі, млявість, стомлюваність, сонливість, біль голови, галюцинації, погіршення пам'яті, депресія, порушення м'язового тонусу, парестезія, атрофія м'язів, симптоми паркінсонізму. Лікування: симптоматична терапія. Передозування солей міді Симптоми: нудота, блювання, діарея, біль у животі, біль за грудиною, металевий присмак у роті, біль у м'язах, підвищена дратівливість, депресивний стан. Лікування: промивання шлунка, ентеросорбенти, прийом сечогінних та проносних засобів, симптоматична терапія.Запобіжні заходи та особливі вказівкиДаний препарат не рекомендується для лікування гіпосидеремії (зниження рівня сироваткового заліза) при запальному синдромі. Прийом препаратів заліза слід по можливості проводити одночасно з усуненням причин, що спричинили дефіцит заліза. У 1 ампулі препарату міститься 1/4 хлібної одиниці, у максимальній добовій дозі (у 4 ампулах препарату) – 1 хлібна одиниця. Пацієнтам із цукровим діабетом необхідно враховувати, що 10 мл препарату містять 3 г сахарози та 0,08 г глюкози. Щоб уникнути потемніння емалі зубів, слід відразу проковтувати розчин і не затримувати в порожнині рота. Лікарський препарат Тотема містить незначну кількість етанолу, менш ніж 100 мг/1 ампула. Під час лікування препаратами заліза у пацієнтів може спостерігатися чорний кал, проте це не потребує медичного втручання. Під час лікування препаратами заліза аналіз калу на приховану кров може дати хибнопозитивний результат. Вплив на здатність до керування автотранспортом та управління механізмами Немає даних про негативний вплив препарату на здатність керувати автомобілем та іншими механізмами.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
2 246,00 грн
2 164,00 грн
Склад, форма випуску та упаковкаРозчин – 1 амп.: Діюча речовина: концентрат заліза [III] гідроксиду цукрозного комплексу – 2678,57 мг, еквівалентно вмісту заліза – 100 мг; Допоміжні речовини: гідроксид натрію, вода для ін'єкцій. Розчин внутрішньовенного введення, 20 мг/мл. По 5 мл препарату в ампули світлозахисного скла. 5 ампул поміщають у контурну осередкову упаковку з полівінілхлоридної плівки і плівки полімерної, або без полімерної плівки. 1, 2 контурні осередкові упаковки поміщають у пачку з картону. У кожну пачку вкладають інструкцію із застосування, ампульний скарифікатор. Скарифікатор ампульний не вкладають при використанні ампул з кільцем зламу або надрізом і точкою.Опис лікарської формиТемно-коричневий колір колоїдний розчин.Фармакотерапевтична групаЗалізо препарат.ФармакокінетикаПісля одноразового внутрішньовенного введення препарату Велферрум, що містить 100 мг заліза, максимальна концентрація заліза в середньому 538 мкмоль досягається через 10 хв після ін'єкції. Об'єм розподілу центральної камери практично повністю відповідає обсягу сироватки (близько 3 л). Період напіввиведення близько 6 год. Об'єм розподілу у рівноважному стані становить приблизно 8 л, що вказує на низький розподіл заліза у рідких середовищах організму. Завдяки низькій стабільності заліза сахарату у порівнянні з трансферином, спостерігається конкурентний обмін заліза на користь трансферину і в результаті за 24 години переноситься близько 31 мг заліза. Виділення заліза нирками перші 4 години після ін'єкції становить менше 5% від загального кліренсу. Через 24 години рівень заліза сироватки повертається до первісного (до введення) значення, і приблизно 75% сахарози залишає судинне русло.ФармакодинамікаБагатоядерні центри заліза (III) гідроксиду оточені зовні безліччю нековалентно пов'язаних молекул сахарози. В результаті утворюється комплекс, молекулярна маса якого становить приблизно 43 кДа, внаслідок чого його виведення через нирки у незміненому вигляді неможливе. Цей комплекс стабільний і у фізіологічних умовах не виділяє іони заліза. Структура багатоядерного залізовмісного ядра подібна до структури ядра феритину - фізіологічного депо заліза. Цей комплекс призначений для створення керованого джерела утилізованого заліза для трансферину та феритину, що відповідають за транспорт та депонування заліза в організмі. Після внутрішньовенного введення залізо з цього комплексу захоплюється переважно печінкою, селезінкою та кістковим мозком, а потім використовується для синтезу гемоглобіну, міоглобіну та інших залізовмісних ферментів, або зберігається у печінці у формі феритину.Показання до застосуванняВелферрум застосовується для лікування залізодефіцитних станів у таких випадках: за необхідності швидкого заповнення заліза; у хворих, які не переносять пероральні препарати заліза або не дотримуються режиму лікування; за наявності активних запальних захворювань кишечника, коли пероральні препарати заліза є неефективними.Протипоказання до застосуванняЗастосування препарату Велферрум протипоказане у випадку, якщо: анемія пов'язана з дефіцитом заліза; є ознаки навантаження залізом (гемосидероз, гемохроматоз) або порушення процесу його утилізації; є підвищена чутливість до препарату Велферрум або його компонентів; І триместр вагітності. З обережністю: Хворим на бронхіальну астму, екзему, полівалентну алергію, алергічну реакцію на інші парентеральні препарати заліза та особам, що мають низьку залізо-зв'язувальну здатність сироватки та/або дефіцит фолієвої кислоти Велферрум слід призначати з обережністю. Також обережність потрібна при введенні препаратів заліза пацієнтам з печінковою недостатністю, з гострими або хронічними інфекційними захворюваннями та особам, у яких підвищені показники феритину сироватки крові у зв'язку з тим, що парентерально залізо, що вводиться, може надавати несприятливу дію за наявності бактеріальної або вірусної інфекції.Вагітність та лактаціяОбмежений досвід застосування препарату Велферрум у вагітних пацієнток показав відсутність небажаного впливу сахарату заліза протягом вагітності та здоров'я плода/новонародженого. До цього часу не проводилося добре контрольованих досліджень у вагітних жінок. Результати досліджень репродукції у тварин не виявили прямих чи опосередкованих шкідливих впливів на розвиток ембріона/плоду, пологи чи постнатальний розвиток. Проте потрібна оцінка співвідношення ризик/користування. Надходження неметаболізованого сахарату заліза в грудне молоко малоймовірне. Таким чином, Велферрум не становить небезпеки для немовлят, які перебувають на грудному вигодовуванні.Побічна діяНайбільш часто реєстрованими небажаними лікарськими реакціями при застосуванні препаратів заліза [III] гідроксид цукрозного комплексу були зміна смакових відчуттів, зниження артеріального тиску, пірексія та озноб, реакції в місці ін'єкції та нудота. Дуже часті (≥1/10), часті (≥1/100 - З боку імунної системи Рідкісні: анафілактоїдні реакції. З боку нервової системи Часті: порушення смакових відчуттів. Нечасті: запаморочення, біль голови. Рідкісні: парестезія, непритомність, непритомність. Частота невідома: зниження рівня свідомості, сплутаність свідомості. З боку cepдца Нечасті: тахікардія, серцебиття. Невідомо: брадикардія. З боку судин Нечасті: зниження артеріального тиску, судинний колапс. Рідкісні: підвищення артеріального тиску. З боку органів дихання, грудної порожнини та середостіння. Нечасті: бронхоспазм, задишка. З боку шлунково-кишкового тракту Нечасті: нудота, блювання, біль у животі, діарея. З боку шкірних покривів та підшкірних тканин Нечасті: свербіж, кропив'янка, висипання, еритема З боку опорно-рухового апарату та сполучної тканини Нечасті: біль у м'язах. Рідкісні: набряки суглобів, біль у суглобах. Загальні розлади та порушення у місці введення Часті: реакції у місці ін'єкції/інфузії. Нечасті: периферичні набряки, гіперемія, пірексія, озноб, припливи, біль у грудях, гіпергідроз. Рідкісні: ангіоневротичний набряк, втома, астенія, загальне нездужання, відчуття жару, набряки, хроматурія. Дуже рідкісні: гіпергідроз, біль у спині. Частота невідома: тромбофлебіт.Взаємодія з лікарськими засобамиВелферрум не повинен призначатися одночасно з лікарськими формами заліза для прийому внутрішньо, оскільки сприяє зменшенню всмоктування заліза із шлунково-кишкового тракту. Лікування пероральними препаратами заліза можна розпочинати не раніше як через 5 днів після останньої ін'єкції. Препарат Велферрум можна змішувати в одному шприці лише зі стерильним 0,9% розчином хлориду натрію. Несумісний з іншими розчинами для внутрішньовенного введення та терапевтичними препаратами через ризик преципітації та/або іншої фармацевтичної взаємодії. Сумісність із контейнерами з інших матеріалів (поліетилен та полівінілхлорид), за винятком скла, не вивчена.Спосіб застосування та дозиВелферрум вводиться тільки внутрішньовенно - повільно струминно або краплинно, а також у венозну ділянку діалізної системи і не призначений для внутрішньом'язового введення. Неприпустиме одноразове введення повної терапевтичної дози препарату. Перед введенням першої терапевтичної дози необхідно призначити тест-дозу. Якщо протягом періоду спостереження виникли явища непереносимості, препарат слід негайно припинити. Перед розкриттям ампули слід оглянути наявність можливого осаду і ушкоджень. Можна використовувати лише коричневий розчин без осаду. Крапельне введення: препарат Велферрум краще вводити в ході краплинної інфузії для того, щоб зменшити ризик вираженого зниження артеріального тиску (АТ) та небезпеку потрапляння розчину в навколовенозний простір. Безпосередньо перед інфузією препарат Велферрум потрібно розвести 0,9% розчином хлориду натрію у співвідношенні 1:20 [наприклад, 1 мл (20 мг заліза) у 20 мл 0,9% розчину натрію хлориду]. Отриманий розчин вводиться з наступною швидкістю: 100 мг заліза – не менше ніж за 15 хв; 200 мг заліза – протягом 30 хв; 300 мг заліза – протягом 1,5 год; 400 мг заліза – протягом 2,5 год; 500 мг заліза – протягом 3,5 год. Введення максимально переносимої разової дози, що становить 7 мг заліза/кг маси тіла, слід проводити протягом мінімум 3,5 год незалежно від загальної дози препарату. Перед першим краплинним введенням терапевтичної дози препарату Велферрум необхідно ввести тест-дозу: 20 мг заліза дорослим та дітям з масою тіла більше 14 кг та половину денної дози (1,5 мг заліза/кг) дітям, які мають масу тіла менше 14 кг протягом 15 хв. За відсутності небажаних явищ, частину розчину, що залишилася, слід вводити з рекомендованою швидкістю. Струмене введення: препарат Велферрум також можна вводити у вигляді нерозведеного розчину внутрішньовенно повільно, зі швидкістю (норма) 1 мл препарату Велферрум (20 мг заліза) за одну хвилину (5 мл препарату Велферрум (100 мг заліза) вводиться мінімум за 5 хв). Максимальний об'єм не повинен перевищувати 10 мл препарату Велферрум (200 мг заліза) за одну ін'єкцію. Перед першим струменевим введенням терапевтичної дози препарату Велферрум, слід призначити тест-дозу: 1 мл препарату Велферрум (20 мг заліза) дорослим та дітям з масою тіла більше 14 кг, та половину денної дози (1,5 мг заліза/кг) дітям, які мають масу тіла менше 14 кг протягом 1-2 хв. За відсутності небажаних явищ протягом наступних 15 хв спостереження частину розчину, що залишилася, слід вводити з рекомендованою швидкістю. Після ін'єкції хворому на деякий час рекомендується зафіксувати руку у витягнутому положенні. Введення в діалізну систему: Велферрум можна вводити безпосередньо у венозну ділянку діалізної системи, суворо дотримуючись правил, описаних для внутрішньовенної ін'єкції. Розрахунок дози: Доза розраховується індивідуально відповідно до загального дефіциту заліза в організмі за формулою: Загальний дефіцит заліза (мг) = маса тіла (кг) х (нормальний рівень Нb - Нb хворого) (г/л) х 0,24+ депоноване залізо (мг). Для хворих із масою тіла менше 35 кг: нормальний рівень Нb = 130 г/л, кількість депонованого заліза = 15 мг/кг маси тіла. Для хворих із масою тіла понад 35 кг: нормальний рівень Нb = 150 г/л, кількість депонованого заліза = 500 мг. *Коефіцієнт 0,24 = 0,0034 х 0,07 х 1000 (Зміст заліза в Нb =0,34%; Обсяг крові = 7% від маси тіла; коефіцієнт 1000 = переклад "г" в "мг"). Загальний обсяг препарату Велферрум, який необхідно ввести (у мл) = Загальний дефіцит заліза (мг)/20 мг/мл Маса тіла [кг] Кумулятивна терапевтична доза препарату Велферрум для введення: Нb 60 г/л Нb 75г/л Нb 90 г/л Нb 105 г/л мг Fe мл мг Fe мл мг Fe мл мг Fe мл 5 160 8 140 7 120 6 100 5 10 320 16 280 14 240 12 220 11 15 480 24 420 21 380 19 320 16 20 640 32 560 28 500 25 420 21 25 800 40 700 35 620 31 520 26 30 960 48 840 42 740 37 640 32 35 1260 63 1140 57 1000 50 880 44 40 1360 68 1220 61 1080 54 940 47 45 1480 74 1320 66 1140 57 980 49 50 1580 79 1400 70 1220 61 1040 52 55 1680 84 1500 75 1300 65 1100 55 60 1800 90 1580 79 1360 68 1140 57 65 1900 95 1680 84 1440 72 1200 60 70 2020 101 1760 88 1500 75 1260 63 75 2120 106 1860 93 1580 79 1320 66 80 2220 111 1940 97 1660 83 1360 68 85 2340 117 2040 102 1720 86 1420 71 90 2440 122 2120 106 1800 90 1480 74 У разі коли загальна терапевтична доза перевищує максимальну допустиму разову дозу, рекомендується дробове введення препарату. Якщо через 1-2 тижні після початку лікування препаратом Велферрум не відбувається покращення гематологічних показників, необхідно переглянути початковий діагноз. Розрахунок дози для відновлення дефіциту заліза після крововтрати або здачі аутологічної крові: Доза препарату Велферрум, необхідна для компенсації дефіциту заліза, підраховується за такою формулою: Якщо кількість втраченої крові відома: внутрішньовенне введення 200 мг заліза (= 10 мл препарату Велферрум) призводить до такого ж підвищення концентрації Hb, як і переливання 1 одиниці крові (= 400 мл з концентрацією Hb 150 г/л). Кількість заліза, яке необхідно заповнити (мг) = кількість одиниць втраченої крові х 200 або Необхідний об'єм препарату Велферрум (мл) = кількість одиниць втраченої крові х 10 За зниження Hb: використовуйте попередню формулу за умови, що депо заліза поповнювати не потрібно. Кількість заліза, яке потрібно заповнити [мг] = маса тіла [кг] х 0,24 х (нормальний рівень Hb – рівень Hb хворого) (г/л). Наприклад: маса тіла 60 кг, дефіцит Hb = 10 г/л => необхідна кількість заліза в 150 мг => необхідний об'єм препарату Велферрум = 7,5 мл Стандартне дозування: Дорослі та літні хворі: 5-10 мл Велферрум (100-200 мг заліза) 1-3 рази на тиждень залежно від рівня гемоглобіну. Діти: Є лише обмежені дані щодо застосування препарату у дітей до 3 років. Рекомендована доза для дітей інших вікових груп - не більше 0,15 мл, препарату Велферрум (3 мг заліза) на кг маси тіла 1-3 рази на тиждень, залежно від рівня гемоглобіну. Максимально переносима разова доза: Дорослі та літні хворі: Для струменевого введення: 10 мл препарату Велферрум (200 мг заліза), тривалість введення щонайменше 10 хв. Для краплинного введення: залежно від показань, разова доза може досягати 500 мг заліза. Максимально допустима разова доза становить 7 мг заліза на кг маси тіла та вводиться один раз на тиждень, але не повинна перевищувати 500 мг заліза.ПередозуванняПередозування може викликати гостре навантаження залізом, яке проявляється симптомами гемосидерозу. При передозуванні рекомендується використовувати симптоматичні засоби та, якщо необхідно, речовини, що зв'язують залізо (хелати), наприклад, дефероксамін внутрішньовенно.Запобіжні заходи та особливі вказівкиВелферрум повинен призначатися тільки тим хворим, у яких діагноз анемії підтверджений відповідними лабораторними даними (наприклад, результатами визначення феритину сироватки або рівня гемоглобіну і гематокриту, кількості еритроцитів та їх параметрів - середнього об'єму еритроциту, середнього вмісту гемоциту. . Внутрішньовенні препарати заліза можуть викликати алергічні або анафілактоїдні реакції, які можуть бути потенційно небезпечними для життя. Слід суворо дотримуватись швидкості введення препарату Велферрум (при швидкому введенні препарату може знижуватися артеріальний тиск). Більш висока частота розвитку небажаних побічних явищ (особливо - зниження АТ), які також можуть бути важкими, асоціюється зі збільшенням дози. Таким чином, час введення препарату, що наводиться в розділі "Способи застосування та дози", повинен суворо дотримуватися, навіть якщо пацієнт не отримує препарат у разовій дозі, що максимально переноситься. Дослідження, проведені у пацієнтів, які мають реакції підвищеної чутливості до декстрану заліза, показали відсутність ускладнень на фоні лікування препаратами заліза [III] гідроксид цукрозного комплексу. Термін зберігання після першого розкриття контейнера: З мікробіологічної точки зору препарат слід використовувати негайно. Вплив на здатність до керування автотранспортом та управління механізмами Малоймовірно, що препарат Велферрум може небажано впливати на здатність до керування автомобілем і роботи з механізмами. Однак при розвитку таких симптомів, як запаморочення, сплутана свідомість або напівнепритомність, пацієнти не повинні керувати транспортними засобами або механізмами і до зникнення цих симптомів.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
Дозування: 500 мг Фасування: N90 Форма випуску таб. жувальні Упакування: фл. Виробник: Віфор Інтернейшнл Інк.
3 704,00 грн
1 400,00 грн
Склад, форма випуску та упаковкаРозчин для внутрішньовенного введення – 1 мл: активна речовина: заліза (III) гідроксид сахарозний комплекс – 540 мг (еквівалентно вмісту заліза 20 мг); допоміжні речовини: натрію гідроксид; вода для ін'єкцій – до 1 мл. Розчин для внутрішньовенного введення, 20 мг/мл: у безбарвних прозорих скляних ампулах (тип I, Європейська Фармакопея) по 2 або 5 мл; в упаковці контурної коміркової 5 амп.; у пачці картонної 1 упаковка.Опис лікарської формиВодяний розчин коричневого кольору.Фармакотерапевтична групаВідновлює дефіцит заліза, протианемічне.ФармакокінетикаПісля одноразового внутрішньовенного введення препарату Венофер®, що містить 100 мг заліза, Cmax заліза, в середньому 538 μмоль, досягається через 10 хв після ін'єкції. Vd центральної камери практично повністю відповідає обсягу сироватки (близько 3 л). T1/2 – близько 6 год. Vss становить приблизно 8 л (що вказує на низький розподіл заліза у рідких середовищах організму). Завдяки низькій стабільності заліза сахарату проти трансферрином спостерігається конкурентний обмін заліза на користь трансферрину. В результаті за 24 години переноситься близько 31 мг заліза. Виділення заліза нирками перші 4 години після ін'єкції становить менше 5% від загального кліренсу. Через 24 години рівень заліза сироватки повертається до первісного (до введення) значення, і приблизно 75% сахарози залишає судинне русло.ФармакодинамікаБагатоядерні центри заліза (III) гідроксиду оточені зовні безліччю нековалентно пов'язаних молекул сахарози. В результаті утворюється комплекс, молекулярна маса якого становить приблизно 43 кД, внаслідок чого його виведення через нирки у незміненому вигляді неможливе. Цей комплекс стабільний і у фізіологічних умовах не виділяє іони заліза. Залізо у цьому комплексі пов'язане зі структурами, подібними до природного феритину.Показання до застосуванняЛікування залізодефіцитних станів у таких випадках: необхідність швидкого поповнення дефіциту заліза; у хворих, які не переносять пероральні препарати заліза або не дотримуються режиму лікування; за наявності активних запальних захворювань кишечника, коли пероральні препарати заліза є неефективними.Протипоказання до застосуванняпідвищена чутливість до препарату Венофер або його компонентів; анемія, не пов'язана із дефіцитом заліза; ознаки навантаження залізом (гемосидероз, гемохроматоз) або порушення процесу його утилізації; І триместр вагітності. З обережністю: бронхіальна астма, екзема, полівалентна алергія, алергічні реакції на інші парентеральні препарати заліза, низька залізозв'язувальна здатність сироватки та/або дефіцит фолієвої кислоти; печінкова недостатність, гострі або хронічні інфекційні захворювання (у зв'язку з тим, що залізо, що парентерально вводиться, може надавати несприятливу дію за наявності бактеріальної або вірусної інфекції) та особи, у яких підвищені показники феритину сироватки крові.Вагітність та лактаціяОбмежений досвід застосування препарату Венофер у вагітних пацієнток показав відсутність небажаного впливу сахарату заліза протягом вагітності та здоров'я плода/новонародженого. До цього часу не проводилося добре контрольованих досліджень у вагітних жінок. Результати досліджень репродукції у тварин не виявили прямих чи опосередкованих шкідливих впливів на розвиток ембріона/плоду, пологи чи постнатальний розвиток. Тим не менш, потрібне подальше дослідження співвідношення ризик/користування. Надходження неметаболізованого сахарату заліза в грудне молоко малоймовірне. Таким чином, Венофер® не становить небезпеки для немовлят, які перебувають на грудному вигодовуванні.Побічна діяВ даний час відомо про наступні небажані явища, що мають тимчасове та можливе причинне відношення до введення препарату Венофер®. Усі симптоми спостерігалися дуже рідко (частота виникнення менше 0,01% і більше або дорівнює 0,001%). З боку нервової системи: запаморочення, біль голови, непритомність, парестезії. З боку ССС: серцебиття, тахікардія, зниження артеріального тиску, колаптоїдні стани, відчуття жару, припливи крові до обличчя, периферичні набряки. З боку органів дихання: бронхоспазм, задишка. З боку шлунково-кишкового тракту: розлиті болі в животі, біль в епігастральній ділянці, діарея, спотворення смаку, нудота, блювання. З боку шкірних покривів: еритема, свербіж, висипання, порушення пігментації, підвищення пітливості. З боку опорно-рухового апарату: артралгія, біль у спині, набряк суглобів, міалгія, біль у кінцівках. З боку імунної системи: алергічні, анафілактоїдні реакції, у т.ч. набряк особи, набряк гортані. Порушення загального характеру та реакції у місці ін'єкції: астенія, біль у грудях, відчуття тяжкості у грудях, слабкість, біль та набряк у місці введення (особливо при екстравазальному потраплянні препарату), відчуття нездужання, блідість, підвищення температури, озноб.Взаємодія з лікарськими засобамиВенофер® не повинен призначатися одночасно з лікарськими формами заліза для внутрішнього прийому, т.к. сприяє зменшенню всмоктування заліза із ШКТ. Лікування пероральними препаратами заліза можна розпочинати не раніше як через 5 днів після останньої ін'єкції. Венофер можна змішувати в одному шприці тільки зі стерильним фізіологічним розчином. Жодних інших розчинів для внутрішньовенного введення та терапевтичних препаратів додавати не дозволяється, оскільки існує ризик преципітації та/або іншої фармацевтичної взаємодії. Сумісність із контейнерами з інших матеріалів, ніж скло, ПЕ та ПВХ не вивчена.Спосіб застосування та дозиВ/в. Венофер® вводиться тільки внутрішньовенно – повільно струминно або краплинно, а також у венозну ділянку діалізної системи – і не призначений для внутрішньом'язового введення. Неприпустиме одноразове введення повної терапевтичної дози препарату. Перед введенням першої терапевтичної дози слід призначити тест-дозу. Якщо протягом періоду спостереження виникли явища непереносимості, препарат слід негайно припинити. Перед розтином ампули потрібно оглянути її на наявність можливого осаду та пошкоджень. Можна використовувати лише коричневий розчин без осаду. Крапельне введення: Венофер® краще вводити в ході краплинної інфузії для того, щоб зменшити ризик вираженого зниження артеріального тиску та небезпеку потрапляння розчину в навколовенозний простір. Безпосередньо перед інфузією Венофер® слід розвести 0,9% розчином натрію хлориду у співвідношенні 1:20, наприклад – 1 мл (20 мг заліза) на 20 мл 0,9% розчину натрію хлориду. Отриманий розчин вводиться з наступною швидкістю: 100 мг заліза – не менше ніж за 15 хв; 200 мг заліза – протягом 30 хв; 300 мг заліза – протягом 1,5 год; 400 мг заліза – протягом 2,5 год; 500 мг заліза - протягом 3,5 год. Введення максимально переносимої разової дози, що становить 7 мг заліза/кг, слід проводити протягом мінімум 3,5 год, незалежно від загальної дози препарату. Перед першим краплинним введенням терапевтичної дози препарату Венофер® необхідно ввести тест-дозу: 20 мг заліза – дорослим та дітям з масою тіла більше 14 кг та половину денної дози (1,5 мг заліза/кг) – дітям, які мають масу тіла менше 14 кг , Протягом 15 хв. За відсутності небажаних явищ частину розчину, що залишилася, слід вводити з рекомендованою швидкістю. Струмене введення: препарат Венофер також можна вводити у вигляді нерозведеного розчину внутрішньовенно повільно, зі швидкістю (норма) 1 мл препарату Венофер (20 мг заліза) в хв, т.ч. 5 мл препарату Венофер (100 мг заліза) вводиться мінімум за 5 хв. Максимальний об'єм не повинен перевищувати 10 мл препарату Венофер (200 мг заліза) за 1 ін'єкцію. Перед першим струменевим введенням терапевтичної дози препарату Венофер® слід призначити тест-дозу: 1 мл препарату Венофер® (20 мг заліза) – дорослим та дітям масою тіла більше 14 кг та половину денної дози (1,5 мг заліза/кг) – дітям масою тіла менше 14 кг протягом 1-2 хв. За відсутності небажаних явищ протягом наступних 15 хв спостереження частину розчину, що залишилася, слід вводити з рекомендованою швидкістю. Після ін'єкції хворому на деякий час рекомендується зафіксувати руку у витягнутому положенні. Введення в діалізну систему: Венофер® можна вводити безпосередньо у венозну ділянку діалізної системи, суворо дотримуючись правил, описаних для внутрішньовенної ін'єкції. Розрахунок дози: доза розраховується індивідуально, відповідно до загального дефіциту заліза в організмі за формулою: Загальний дефіцит заліза, мг = маса тіла, кг × (нормальний рівень Hb – рівень Hb хворого), г/л × 0,24+ депоноване залізо, мг. Для хворих на масу тіла менше 35 кг: нормальний рівень Hb=130 г/л, кількість депонованого заліза = 15 мг/кг. Для хворих на масу тіла більше 35 кг: нормальний рівень Hb=150 г/л, кількість депонованого заліза = 500 мг. *Коефіцієнт 0,24 = 0,0034×0,07×1000 (зміст заліза в Hb=0,34%; об'єм крові = 7% від маси тіла; коефіцієнт 1000 = переведення з «г» в «мг»). Загальний обсяг препарату Венофер®, який необхідно ввести (мл) = загальний дефіцит заліза (мг)/20 мг/мл. Загальний обсяг препарату Венофер для лікування Маса тіла, кг Кумулятивна терапевтична доза препарату Венофер для введення Hb 60 г/л Hb 75 г/л Hb 90 г/л Hb 105 г/л мг Fe мл мг Fe мл мг Fe мл мг Fe мл 5 160 8 140 7 120 6 100 5 10 320 16 280 14 240 12 220 11 15 480 24 420 21 380 19 320 16 20 640 32 560 28 500 25 420 21 25 800 40 700 35 620 31 520 26 30 960 48 840 42 740 37 640 32 35 1260 63 1140 57 1000 50 880 44 40 1360 68 1220 61 1080 54 940 47 45 1480 74 1320 66 1140 57 980 49 50 1580 79 1400 70 1220 61 1040 52 55 1680 84 1500 75 1300 65 1100 55 60 1800 90 1580 79 1360 68 1140 57 65 1900 95 1680 84 1440 72 1200 60 70 2020 101 1760 88 1500 75 1260 63 75 2120 106 1860 93 1580 79 1320 66 80 2220 111 1940 97 1660 83 1360 68 85 2340 117 2040 102 1720 86 1420 71 90 2440 122 2120 106 1800 90 1480 74 У разі коли загальна терапевтична доза перевищує максимальну допустиму разову дозу, рекомендується дробове введення препарату. Якщо через 1-2 тижні після початку лікування препаратом Венофер® не відбувається поліпшення гематологічних показників, необхідно переглянути початковий діагноз. Розрахунок дози для заповнення рівня заліза після крововтрати або здачі аутологічної крові Доза препарату Венофер® підраховується за такою формулою: якщо кількість втраченої крові відома: внутрішньовенне введення 200 мг заліза (10 мл препарату Венофер®) призводить до такого ж підвищення концентрації Hb, як і переливання 1 одиниці крові (400 мл з концентрацією Hb=150 г/л). Кількість заліза, яку необхідно заповнити (мг) = кількість одиниць втраченої крові × 200 або Необхідний обсяг препарату Венофер (мл) = кількість одиниць втраченої крові × 10. за зниження рівня Hb: використовуйте попередню формулу за умови, що депо заліза поповнювати не потрібно. Кількість заліза, яке потрібно заповнити (мг) = маса тіла, кг × 0,24 × (нормальний рівень Hb – рівень Hb хворого), г/л. Наприклад: маса тіла 60 кг, дефіцит Hb = 10 г/л "необхідна кількість заліза" 150 мг "необхідний об'єм препарату Венофер® = 7,5 мл. Стандартне дозування Дорослі та літні хворі: 5-10 мл Венофер® (100-200 мг заліза) 1-3 рази на тиждень, залежно від рівня гемоглобіну. Діти: є лише обмежені дані щодо застосування препарату у дітей віком до 3 років. Рекомендована доза для дітей інших вікових груп – не більше 0,15 мл (3 мг заліза) на кг маси тіла 1-3 рази на тиждень, залежно від рівня гемоглобіну. Разова доза, що максимально переноситься Дорослі та літні хворі: для струменевого введення: 10 мл препарату Венофер (200 мг заліза), тривалість введення не менше 10 хв. для краплинного введення: залежно від показань разова доза може досягати 500 мг заліза. Максимально допустима разова доза становить 7 мг/кг і вводиться 1 раз на тиждень, але не повинна перевищувати 500 мг заліза. Час введення препарату та спосіб розведення див.ПередозуванняПередозування може викликати гостре навантаження залізом, яке проявляється симптомами гемосидерозу. Лікування: рекомендується використовувати симптоматичні засоби і, якщо необхідно, речовини, що зв'язують залізо (хелати), наприклад, дефероксамін внутрішньовенно.Запобіжні заходи та особливі вказівкиВенофер® повинен призначатися тільки тим хворим, у яких діагноз анемії підтверджений відповідними лабораторними даними (наприклад, результати визначення феритину сироватки або рівня гемоглобіну та гематокриту, кількості еритроцитів та їх параметрів – середнього обсягу еритроциту, середнього вмісту гемоглобіну). В/в препарати заліза можуть викликати алергічні або анафілактоїдні реакції, які можуть бути потенційно небезпечними для життя. Слід суворо дотримуватись швидкості введення препарату Венофер® (при швидкому введенні препарату може знижуватися артеріальний тиск). Більш висока частота розвитку небажаних побічних явищ (особливо зниження АТ), які також можуть бути і важкими, асоціюється зі збільшенням дози. Таким чином, час введення препарату, що наводиться в розділі «Спосіб застосування та дози», повинен суворо дотримуватися, навіть якщо пацієнт не отримує препарат у разовій дозі, що максимально переноситься. Дослідження, проведені у пацієнтів, які мають реакції підвищеної чутливості до декстрану заліза, показали відсутність ускладнень на фоні лікування Венофером. Слід уникати проникнення препарату в околовенозний простір, т.к. попадання Венофера за межі судини призводить до некрозу тканин і коричневого фарбування шкіри. У разі розвитку даного ускладнення для прискорення виведення заліза і запобігання його подальшому проникненню в навколишні тканини, рекомендується нанесення на місце ін'єкції препаратів, що містять гепарин (гель або мазь наносять легкими рухами, не втираючи). Термін зберігання після першого розкриття контейнера: з мікробіологічної точки зору препарат слід використовувати негайно. Термін зберігання після розведення фізіологічним розчином: хімічна та фізична стабільність після розведення при кімнатній температурі зберігається протягом 12 годин. З мікробіологічної точки зору розчин слід використовувати негайно. Якщо препарат не був використаний відразу після розведення, користувач несе відповідальність за умови та час зберігання, яке в будь-якому разі не повинно перевищувати 3 години при кімнатній температурі в тому випадку, якщо розведення було виконане в контрольованих та гарантованих асептичних умовах. Вплив на здатність до водіння автомобіля та роботи з механізмами. Малоймовірно, що препарат Венофер може надавати небажану дію на здатність до керування автомобілем та роботи з механізмами.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаЗаліза бісгліцинат; желатинова капсула (желатин, барвник: діоксид титану); вітамін С (аскорбінова кислота); носій: мікрокристалічна целюлоза; антислежують агенти: магнієва сіль стеаринової кислоти (Е 470), діоксид кремнію аморфний; L-метилфолат кальцію, вітамін В6 (піридоксину гідрохлорид), вітамін В12 (ціанокобаламін).ХарактеристикаКомплексний засіб для профілактики дефіциту заліза у жінок.РекомендуєтьсяРекомендується як біологічно активна добавка до їжі.Протипоказання до застосуванняІндивідуальна нестерпність компонентів.Спосіб застосування та дозиЖінкам, у тому числі під час вагітності та годування груддю, по 1 капсулі 1 раз на день під час їжі, запиваючи достатньою кількістю води. Тривалість прийому – 30 днів. За потреби прийом можна повторити.Запобіжні заходи та особливі вказівкиПеред застосуванням рекомендується проконсультуватися з лікарем.Умови відпустки з аптекБез рецептаВідео на цю тему
13 734,00 грн
13 660,00 грн
Склад, форма випуску та упаковкаРозчин – 1 шприц (0.5 мл): Активна речовина: філграстим 48000000 ОД (480 мкг). Допоміжні речовини: глутамінова кислота – 0.736 мг, сорбітол – 25 мг, полісорбат 80 – 0.02 мг, натрію гідроксид – qs до pH, вода д/і – до 0.5 мл. 0.5 мл – шприци безбарвного скла місткістю 1 мл (5) – блістери (1) – пачки картонні.Опис лікарської формиРозчин для внутрішньовенного та підшкірного введення; безбарвний або жовтуватого кольору, прозорий.Фармакотерапевтична групаФілграстим - високоочищений неглікозильований білок, що складається з 175 амінокислот, або рекомбінантний людський гранулоцитарний колонієстимулюючий фактор (р-ч Г-КСФ). Він виробляється штамом К12 Escherichia coli, геном якої методами генної інженерії введений ген гранулоцитарного колонієстимулюючого фактора (Г-КСФ) людини. Людський Г-КСФ регулює продукцію та вивільнення нейтрофілів із кісткового мозку в периферичну кров. Застосування філграстиму супроводжується значним збільшенням числа нейтрофілів у судинному руслі протягом 24 годин, а також невеликим збільшенням кількості моноцитів. В окремих випадках також відзначається збільшення кількості еозинофілів та базофілів, однак у частини пацієнтів еозинофілія та базофілія може бути присутнім до початку лікування. Збільшення числа нейтрофілів при застосуванні філграстиму в діапазоні рекомендованих доз має дозозалежний характер. Нейтрофіли, що вивільняються, мають нормальну або підвищену функціональну активність, що підтверджується при проведенні тестів хемотаксису і фагоцитозу.Після закінчення терапії кількість нейтрофілів у периферичній крові знижується на 50% протягом 1-2 днів і повертається до нормального значення протягом наступних 1-7 днів. Так само, як і інші фактори стимуляції гемопоезу, у дослідженнях in vitro показано, що Г-КСФ має здатність стимулювати клітини ендотелію, оскільки вони мають специфічні рецептори до Г-КСФ. У той же час встановлено, що Г-КСФ є індуктором ангіогенезу ендотеліальних клітин судин та прискорює транспорт нейтрофілів через ендотелій судин.що Г-КСФ є індуктором ангіогенезу ендотеліальних клітин судин та прискорює транспорт нейтрофілів через ендотелій судин.що Г-КСФ є індуктором ангіогенезу ендотеліальних клітин судин та прискорює транспорт нейтрофілів через ендотелій судин. Застосування філграстиму у хворих, які отримують цитотоксичні лікарські препарати, супроводжується значним зниженням частоти, вираженості та тривалості нейтропенії та фебрильної нейтропенії та дозволяє застосовувати антибіотики у нижчих дозах порівняно з хворими, які отримують лише цитотоксичну хіміотерапію. Знижує необхідність та тривалість стаціонарного лікування у хворих після індукційної хіміотерапії мієлолейкозу або мієлоаблативної терапії з подальшою трансплантацією кісткового мозку. Частота випадків підвищення температури тіла не знижувалась у хворих після мієлоаблативної терапії з подальшою трансплатацією кісткового мозку. Застосування препарату Зарсіо як у монотерапії, так і після хіміотерапії, мобілізує вихід гемопоетичних стовбурових клітин у периферичний кровотік. Аутологічну або алогенну трансплантацію периферичних стовбурових клітин крові (ПСКК) проводять після терапії великими дозами цитостатиків, або замість трансплантації кісткового мозку, або на додаток до неї. Трансплантація ПСКК також може призначатися після (високодозної) мієлосупресивної цитотоксичної терапії. Застосування ПСКК, мобілізованих за допомогою препарату Зарсіо, прискорює відновлення кровотворення, зменшує вираженість та тривалість тромбоцитопенії, знижує ризик геморагічних ускладнень та потребу у переливанні тромбоцитарної маси після мієлосупресивної або мієлоаблативної терапії. Застосування препарату Зарсіо у дітей та дорослих з тяжкою вродженою нейтропенією (періодичною, ідіопатичною) стимулює стійке збільшення кількості активних нейтрофілів у периферичній крові та зниження частоти інфекційних та інших ускладнень. Застосування препарату Зарсіо у хворих на ВІЛ інфекцію підтримує число нейтрофілів у межах нормальних значень, що дозволяє дотримуватися необхідного режиму дозування антиретровірусних препаратів та засобів мієлосупресивної терапії. Ознаки збільшення реплікації ВІЛ при застосуванні препарату Зарсіо не відзначено.ФармакокінетикаРозподіл Vd; у системному кровотоку близько - 150 мл/кг. При п/к та внутрішньовенному введенні в рекомендованих дозах концентрація філграстиму в плазмі крові зберігається вище 10 нг/мл протягом 8-16 год. Відзначено пряму лінійну залежність між введеною дозою філграстиму та його концентрацією у плазмі крові. Виведення Виведення філграстиму не має лінійної залежності, швидкість виведення препарату знижується зі збільшенням дози препарату. Основний шлях виведення філграстиму здійснюється за участю нейтрофілів, при цьому кліренс збільшується при більш високих дозах препарату. Швидкість виведення філграстиму підвищується при повторному застосуванні препарату доти, доки зростає кількість нейтрофілів. T1/2; філграстиму після одноразового підшкірного введення становить від 2.7 ч. (1 млн. ОД/кг, 10 мкг/кг) до 5.7 ч. (0.25 млн. ОД/кг, 2.5 мкг/кг) і через 7 днів застосування становить 8.5-14 год відповідно. Тривала терапія філграстимом більше 28 днів у хворих після аутологічної трансплантації кісткового мозку не супроводжувалася кумуляцією препарату і мала порівняні значення T1/2.Клінічна фармакологіяСтимулятор лейкопоезу.Показання до застосуванняСкорочення тривалості нейтропенії і частоти фебрильної нейтропенії у хворих, що отримують цитотоксичну хіміотерапію з приводу злоякісного новоутворення (за винятком хронічного мієлолейкозу та мієлодиспластичних синдромів), а також скорочення тривалості нейтропенії у пацієнтів, що отримують мієлоа тяжкої нейтропенії. Ефективність та безпека філграстиму можна порівняти при проведенні цитотоксичної хіміотерапії у дітей та дорослих; мобілізація периферичних стовбурових клітин (ПСКК), у т.ч. після мієлосупресивної терапії, а також мобілізація периферичних стовбурових клітин у здорових донорів (алогенні ПСКК); спадкова періодична або ідіопатична нейтропенія у дорослих і дітей з абсолютним числом нейтрофілів 0.5 × 109/л і менше, при вказівці в анамнезі на важкі рецидивні інфекції, тривале лікування філграстимом показано для збільшення кількості нейтрофілів і для зниження частоти ускладненнями; профілактика бактеріальних інфекцій та лікування стійкої нейтропенії (абсолютна кількість нейтрофілів дорівнює 1 × 109/л і менше) у пацієнтів із розгорнутою стадією ВІЛ-інфекції при неефективності інших способів лікування.Протипоказання до застосуванняСпадкова непереносимість фруктози (містить сорбітол); тяжка спадкова нейтропенія (синдром Костманна) з цитогенетичними порушеннями та аутоімунна нейтропенія; препарат не повинен бути використаний з метою збільшення доз цитотоксичних хіміотерапевтичних препаратів вище за рекомендовані; одночасна променева чи хіміотерапія; термінальна стадія хронічної ниркової недостатності (ХНН); період новонародженості. - підвищена чутливість до препарату або його компонентів в анамнезі; підвищена чутливість до альбуміну та компонентів крові в анамнезі у випадках додавання альбуміну до розчинів для внутрішньовенних інфузій. З обережністю Мієлодиспластичний синдром, хронічний мієлолейкоз, вторинний гострий мієлобластний лейкоз (у пацієнтів віком до 55 років, без цитогенетичних аномалій), перевищення надиру (числа лейкоцитів в аналізі крові >50 × 109/л, для мобілізації ПСКК - >90) , у пацієнтів, які отримують високі дози препаратів хіміотерапії з приводу злоякісних новоутворень (ризик посилення токсичних ефектів), одночасне застосування однокомпонентних або комбінованих хіміотерапевтичних препаратів (ризик тяжкої тромбоцитопенії та анемії), у хворих зі значно зниженою кількістю мієлоїдних клітин 106 ;CD34+ клітин/кг - застосування недостатньо вивчене), тромбоцитопенія (з числом тромбоцитів в аналізі крові менше 100 000/мм3), спленомегалія (ризик розриву селезінки),інфільтративне ураження легень (ризик розвитку/прогресування інфільтративної пневмонії), серповидноклітинна хвороба, нейтропенія, обумовлена ураженням кісткового мозку інфекційного генезу або пухлинними новоутвореннями (лімфома) (ефективність монотерапії не встановлена).Вагітність та лактаціяДані щодо застосування філграстиму при вагітності обмежені. Існують вказівки, що свідчать про можливе проходження філграстиму через плацентарний бар'єр. У дослідженнях тварин застосування філграстиму не супроводжувалося тератогенним впливом. Відзначено підвищену частоту викиднів, проте аномалій розвитку плода не відзначалося. При призначенні філграстиму вагітним слід уважно оцінювати співвідношення користь-ризик, зіставивши очікуваний терапевтичний ефект для матері з можливим ризиком для плода. Не встановлено, чи філграстим проникає в грудне молоко. Тому при необхідності призначення препарату в період лактації слід припинити вигодовування груддю. Застосування у дітей При застосуванні у дитячій практиці у хворих із ТХН та онкологічними захворюваннями профіль безпеки Зарсіо не відрізнявся від такого у дорослих. Рекомендації щодо дозування для хворих дитячого віку такі ж, як для дорослих, які отримують мієлосупресивну цитотоксичну хіміотерапію. Протипоказаний у період новонародженості.Побічна діяНаведені нижче побічні ефекти розподілені відповідно до класифікації органів та систем та за частотою народження: дуже часто (≥1/10); часто (≥1/100 - <1/10); нечасто (≥1/1000 - <1/100); рідко (≥1/10000 - <1/1000); дуже рідко (<1/10 000), частота невідома (не може бути оцінена, виходячи з наявних даних). З боку імунної системи: дуже рідко (у пацієнтів) і нечасто (у донорів перед мобілізацією ПСКК) - реакції гіперчутливості, включаючи анафілактичні реакції, висипання на шкірі, кропив'янку, ангіоневротичний набряк, задишку і зниження АТ. З боку органів кровотворення: дуже часто - анемія, спленомегалія (прогресуюча в ряді випадків), у донорів перед мобілізацією ПСКК - лейкоцитоз (> 50 × 109/л) і транзиторна тромбоцитопенія (< 100 × 109/л) - як наслідок філграстиму; часто - тромбоцитопенія, спленомегалія (безсимптомна, у донорів та пацієнтів); нечасто – порушення функції селезінки; дуже рідко – розрив селезінки. З боку нервової системи: дуже часто - головний біль. З боку серцево-судинної системи: ; нечасто – транзиторне зниження АТ; рідко – судинні порушення, у т.ч. вено-оклюзійна хвороба та збільшення ОЦК. З боку органів дихання: дуже часто - носова кровотеча; дуже рідко – набряк легень, інтерстиціальна пневмонія, інфільтрати у легенях; у донорів - кровохаркання, легенева кровотеча, задишка, гіпоксемія. З боку шкіри та її придатків: часто - васкуліт (при тривалому застосуванні), алопеція, висип; дуже рідко – синдром Світу (гострий фебрильний дерматоз, зв'язок із прийомом філграстиму не встановлений). З боку кістково-м'язової системи: дуже часто - болі в кістках, суглобах і м'язах (слабкі або помірні, у донорів - транзиторні); часто – болі в кістках, суглобах та м'язах (важкі), остеопороз, артралгія; нечасто у донорів і дуже рідко у пацієнтів – загострення ревматоїдного артриту. З боку травної системи: часто - діарея, гепатомегалія. З боку сечостатевої системи: нечасто - гематурія, протеїнурія; дуже рідко – дизурія. З боку лабораторних показників: дуже часто у пацієнтів і часто у донорів - оборотне, дозозалежне, слабке або помірне підвищення активності ЛФ, ЛДГ, у пацієнтів - ГГТ, гіперурикемія, зниження концентрації глюкози в крові (помірне, оборотне); нечасто у донорів - оборотне, слабке підвищення активності АСТ та сечової кислоти. Інші: часто - біль у місці ін'єкції, підвищена стомлюваність, реакції в місці ін'єкції (менше ніж у 2% хворих з ТХН).Взаємодія з лікарськими засобамиБезпека та ефективність введення препарату Зарсіо того ж дня, що й мієлосупресивних цитотоксичних хіміопрепаратів, не встановлено. Зважаючи на чутливість мієлоїдних клітин, що швидко діляться до мієлосупресивної цитотоксичної хіміотерапії, призначати препарат Зарсіо в інтервалі за 24 години до або після введення цих препаратів не рекомендується. При одночасному призначенні препарату Зарсіо та фторурацилу тяжкість нейтропенії може посилитися. Можлива взаємодія з іншими гемопоетичними факторами росту та цитокінами невідома. З огляду на те, що літій стимулює вивільнення нейтрофілів, можливе посилення дії препарату Зарсіо при комбінованому призначенні, але такі дослідження не проводились. Внаслідок фармацевтичної несумісності препарат Зарсіо не можна змішувати з 0.9% розчином хлориду натрію.Спосіб застосування та дозиТерапія препаратом Зарсіо може проводитися при взаємодії з лікарями онкологічного центру, які мають досвід застосування препарату, що містить гранулоцитарний колонієстимулюючий фактор (Г-КСФ), а також досвід лікування хворих на гематологічні захворювання, в лікувальному закладі, де є необхідне діагностичне обладнання. Процедури мобілізації та аферезу повинні проводитися при взаємодії зі спеціалістами центру онкології-гематології, які мають належний досвід роботи в даній галузі та можливість необхідного моніторингу клітин-попередників гемопоезу. Препарат Зарсіо випускається у наступних дозах: 30 млн. ОД/0.5 мл (0.3 мг) та 48 млн. ОД/0.5 мл (0.48 мг). Цитотоксична хіміотерапія Добова доза препарату Зарсіо, що рекомендується, становить 0.5 млн. ОД/кг (0.005 мг/кг) маси тіла. Першу дозу препарату слід вводити не раніше, ніж через 24 години після курсу цитотоксичної хіміотерапії. Препарат Зарсіо вводять щодня доти, доки загальна кількість нейтрофілів у клінічному аналізі крові не перевищить очікуваного надиру і не досягне нормальних значень. Після хіміотерапії з приводу солідних пухлин, лімфом та лімфолейкозу тривалість лікування до досягнення зазначених значень становить до 14 днів. Після індукційної та консолідаційної терапії гострого мієлоїдного лейкозу терміни лікування можуть бути значно збільшені (до 38 днів) та визначаються залежно від виду, дози та схеми цитотоксичної хіміотерапії. У пацієнтів, які отримують цитотоксичну хіміотерапію, скорочене збільшення кількості нейтрофілів зазвичай спостерігається через 1-2 дні після початку лікування препаратом Зарсіо. Тим не менш, для досягнення стабільного терапевтичного ефекту необхідно продовжувати терапію препаратом Зарсіо доти, доки кількість нейтрофілів не перевищить очікуваного надиру і не досягне нормальних значень. Не рекомендується передчасно скасовувати лікування препаратом до переходу числа нейтрофілів через надир. Хворі, що отримують мієлоаблативну терапію з подальшою трансплантацією кісткового мозку: початкова доза препарату Зарсіо, що рекомендується, - 1 млн. ОД/кг (0.01 мг) маси тіла/добу. Першу дозу Зарсіо слід вводити не раніше, ніж через 24 години після проведення цитотоксичної хіміотерапії, і не пізніше, ніж через 24 години після трансплантації кісткового мозку. Коригування дози: після максимального зниження кількості нейтрофілів (надиру) добову дозу препарату Зарсіо необхідно скоригувати залежно від зміни числа нейтрофілів наступним чином. Таблиця 1. Підбір дози препарату Зарсіо у відповідь на досягнення надиру Абсолютне число нейтрофілів (АГН) Коригування дози препарату Зарсіо АЧН > 1×10 9 /л протягом 3 днів поспіль Зниження дози до 0.5 млн. ОД/кг (0.005 мг/кг) маси тіла/добу АЧН > 1 ×10 9 /л протягом наступних 3 днів поспіль Скасування препарату Якщо під час лікування АЧН знижується до <1×10 9 /л, дозу Зарсіо знову збільшують відповідно до вищенаведеної схеми. Мобілізація периферичних стовбурових клітин крові (ПСКК) Хворі, які отримують мієлосупресивну або мієлоаблативну терапію з подальшою аутологічною трансплантацією ПСКК Для мобілізації ПСКК при застосуванні препарату Зарсіо як монотерапія рекомендована доза становить 1 млн. ОД/кг (0.01 мг/кг) маси тіла/добу протягом 5-7 днів поспіль. Проводять 1-2 сеанси лейкаферезу на 5-й та 6-й день. У деяких випадках додатково проводять 1 сеанс лейкаферезу. Не слід змінювати дозу Зарсіо до завершального лейкаферезу. Для мобілізації ПСКК після мієлосупресивної хіміотерапії рекомендована доза препарату Зарсіо становить 0.5 млн. ОД/кг (0.005 мг/кг) маси тіла на добу щодня, починаючи з першого дня після завершення курсу хіміотерапії і доти, доки кількість нейтрофідів не надходить. не досягне норми. Лейкаферез слід проводити протягом періоду зростання АЧН з <0.5× 109 /л до >5× 109 /л. Хворим, які не отримували інтенсивної хіміотерапії, проводять 1 сеанс лейкаферезу. В окремих випадках рекомендується проводити додаткові сеанси лейкаферезу. Здорові донори перед алогенною трансплантацією ПСКК Для мобілізації ПСКК перед алогенною трансплантацією ПСКК у здорових донорів рекомендована доза препарату Зарсіо становить 1 млн. ОД/кг (0.01 мг/кг) маси тіла на добу п/к протягом 4-5 днів поспіль. Лейкаферез проводять з 5-го дня і при необхідності продовжують до 6-го дня з метою отримання 4 × 10 6 CD34+ клітин/кг маси тіла реципієнта. Тяжка хронічна нейтропенія (ТХН) Вроджена нейтропенія Початкова доза, що рекомендується, 1.2 млн. ОД/кг (0.012 мг/кг) маси тіла/добу одноразово або дробовими дозами. Ідіопатична та періодична нейтропенія Початкова доза, що рекомендується, 0.5 млн. ОД/кг (0.005 мг/кг) маси тіла/добу одноразово або дробовими дозами. Підбір дози препарату Препарат Зарсіо вводять щодня до досягнення та стабільного перевищення показника кількості нейтрофілів 1.5×10 9 . Після досягнення терапевтичного ефекту визначають мінімальну ефективну дозу підтримки цього рівня. Для підтримки потрібної кількості нейтрофілів потрібне тривале щоденне введення препарату. Через 1-2 тижні лікування початкову дозу можна подвоїти або зменшити наполовину в залежності від ефективності терапії. Згодом кожні 1-2 тижні проводять індивідуальну корекцію дози для підтримки середньої кількості нейтрофілів у діапазоні від 1.5 × 109; до 10 × 10 9. У хворих з тяжкими інфекціями можна застосувати схему із швидшим збільшенням дози. У 97% хворих, що позитивно відреагували на лікування, повний терапевтичний ефект спостерігається при призначенні доз до 24 мкг/кг/добу. Добова доза Зарсіо не повинна перевищувати 24 мкг/кг. ВІЛ інфекція Відновлення числа нейтрофілів Рекомендована початкова доза препарату Зарсіо - 0.1 млн. ОД/кг (0.001 мг/кг) маси тіла/добу зі збільшенням дози максимально до 0.4 млн. ОД/кг (0.004 мг/кг) маси тіла до нормалізації числа нейтрофілів (АГН > 2× 10 9 ). Нормалізація числа нейтрофілів зазвичай настає через 2 дні. У поодиноких випадках (<10% пацієнтів) для відновлення кількості нейтрофілів доза препарату може бути збільшена до 1 млн. ОД/кг (0.01 мг/кг) маси тіла/добу. Підтримання нормальної кількості нейтрофілів Після досягнення терапевтичного ефекту підтримуюча доза 0.3 мг на добу 2-3 рази на тиждень за альтернувальною схемою (через день). Згодом може знадобитися індивідуальна корекція дози та тривале призначення препарату для підтримання середньої кількості нейтрофілів > 2×10 9 /л. Особливі категорії хворих Хворі з порушеннями функції нирок/печінки Корекція дози не потрібна у пацієнтів з тяжкою нирковою або печінковою недостатністю, т.к. їх фармакокінетичні та фармакодинамічні показники виявилися подібними до таких здорових добровольців. Діти з тяжкою хронічною нейтропенією (ТХН) та злоякісними новоутвореннями При застосуванні у дитячій практиці у хворих із ТХН та онкологічними захворюваннями профіль безпеки Зарсіо не відрізнявся від такого у дорослих. Рекомендації щодо дозування для хворих дитячого віку такі ж, як для дорослих, які отримують мієлосупресивну цитотоксичну хіміотерапію. Літні пацієнти У зв'язку з обмеженою кількістю хворих похилого віку в клінічних дослідженнях, особливі рекомендації щодо застосування препарату Зарсіо у хворих похилого віку відсутні. Додаткових досліджень даної категорії хворих не проводилося. Спосіб введення Цитотоксична хіміотерапія Препарат Зарсіо застосовують у вигляді підшкірних ін'єкцій або внутрішньовенних інфузій протягом 30 хв 1 раз на добу. Додаткові вказівки щодо розведення препарату в 5% розчині (50 мг/мл) декстрози для внутрішньовенного введення наведені в розділі "Особливі вказівки". Найчастіше бажаний підшкірний шлях введення. При внутрішньовенному введенні одноразової дози тривалість ефекту може скорочуватися. Клінічна значимість цих даних щодо застосування багаторазових доз препарату не встановлена. Вибір способу введення залежить від особливостей конкретної клінічної ситуації та визначається для кожного хворого індивідуально. Хворі, які отримують мієлоаблативну терапію з подальшою трансплантацією кісткового мозку Препарат Зарсіо розводять у 20 мл 5% (50 мг/мл) розчину декстрози і застосовують у вигляді короткої внутрішньовенної інфузії протягом 30 хв, або тривалої підшкірної або внутрішньовенної інфузії протягом 24 год. Додаткові вказівки з розведення препарату в 5% розчині (50 мг/мл) декстрози для внутрішньовенних інфузій наведені в розділі "Особливі вказівки". Мобілізація ПСКК. Для мобілізації ПСКК пацієнтам, яким проводять мієлосупресивну або мієлоаблативну терапію з подальшою аутологічною трансплантацією ПСКК, препарат Зарсіо може також вводиться у вигляді тривалої підшкірної інфузії протягом 24 годин. Перед інфузією препарат розводять у 20 мл 5% декстрози. Додаткові вказівки щодо розведення препарату в 5% розчині (50 мг/мл) декстрози для інфузій наведені в розділі "Особливі вказівки". ТХП/ВІЛ-інфекція Початкова доза 0.1-0.4 млн. ОД (0.001-0.004 мг/кг) одноразово підшкірно до нормалізації числа нейтрофілів (зазвичай протягом 2 днів). Після досягнення терапевтичного ефекту підтримуюча доза - 30 млн. ОД (0.3 мг)/сут через день. Надалі може знадобитися індивідуальна корекція дози та тривала терапія препаратом Зарсіо для підтримки числа нейтрофілів > 2×10%.ПередозуванняСимптоми передозування філграстиму не встановлені.Запобіжні заходи та особливі вказівкиЛікування препаратом Зарсіо повинно проводитись тільки під контролем онколога або гематолога, які мають досвід застосування ГКСФ, за наявності необхідних діагностичних можливостей. Процедури мобілізації та аферезу клітин повинні проводитися в онкологічному або гематологічному центрі, що має досвід роботи в цій галузі та можливість адекватного моніторингу клітин-попередників гемопоезу. Цитотоксична хіміотерапія Зростання злоякісних клітин У зв'язку з тим, що Г-КСФ може стимулювати зростання мієлоїдних клітин in vitro, рекомендується враховувати таку інформацію. Безпека та ефективність застосування препарату Зарсіо у хворих з мієлодистпластичним синдромом (МДС) та хронічним мієлолейкозом не встановлені. Тому при зазначених захворюваннях застосування препарату Зарсіо не показано. Особлива увага необхідна при проведенні диференціального діагнозу між бласт-трансформацією хронічного мієлолейкозу та гострим мієлолейкозом. Оскільки дані щодо безпеки та ефективності препарату Зарсіо для хворих з вторинним гострим мієлоцитарним лейкозом (ОМЛ) обмежені, препарат Зарсіо слід призначати з обережністю. Безпека та ефективність препарату Зарсіо, вперше призначеного хворим з ОМЛ у віці до 55 років без цитогенетичних аномалій [t(8; 21), t(15; 17) та inv(16)], не встановлені. Лейкоцитоз Кількість лейкоцитів у крові досягає або перевищує 100×109/л менш ніж у 5% хворих, які отримували добову дозу препарату Зарсіо понад 0.3 млн. ОД/кг (0.0003 мг/кг) маси тіла. Немає відомостей про будь-які побічні ефекти, безпосередньо зумовлені розвитком лейкоцитозу такого ступеня тяжкості. Однак, зважаючи на можливий ризик, пов'язаний з важким лейкоцитозом, під час лікування препаратом Зарсіо необхідно регулярно контролювати кількість лейкоцитів. Якщо кількість лейкоцитів перевищить 50×109/л після досягнення очікуваного надиру, слід негайно відмінити препарат. Якщо препарат Зарсіо застосовується для мобілізації ПСКК, його необхідно відмінити або скоротити дозу зі збільшенням кількості лейкоцитів до >70×109/л. Ризик, пов'язаний з підвищенням дози хіміотерапії, що проводиться. Слід дотримуватись особливої обережності при лікуванні хворих зі злоякісними новоутвореннями, які отримують високі дози препаратів хіміотерапії, оскільки значущий додатковий ефект застосування високих доз на результат захворювання не підтверджений, але висока ймовірність більш вираженого токсичного впливу на серцево-судинну систему, органи дихання, шкіру (див. інструкції з медичного застосування застосовуваних хіміотерапевтичних препаратів). Монотерапія препаратом Зарсіо не запобігає тромбоцитопенії та анемії, зумовлених мієлосупресивною хіміотерапією. У разі застосування більш високих доз хіміопрепаратів (наприклад, повні дози відповідно до призначених схем) ризик тяжкої тромбоцитопенії та анемії зростає. Рекомендується регулярно контролювати такі показники клінічного аналізу крові, як гематокрит та кількість тромбоцитів. Особливої обережності слід дотримуватися при застосуванні однокомпонентних або комбінованих хіміотерапевтичних препаратів, які можуть спричинити тяжку тромбоцитопенію. При застосуванні препарату Зарсіо для мобілізації ПСКК було виявлено зменшення ступеня тяжкості та тривалості тромбоцитопенії, зумовленої мієлосупресивною або мієлоаблативною хіміотерапією. Інші запобіжні заходи Ефективність препарату Зарсіо у хворих із значно зниженою кількістю мієлоїдних клітин-попередників не вивчена. Препарат Зарсіо підвищує число нейтрофілів шляхом впливу насамперед на клітини-попередники нейтрофілів. Тому у хворих зі зниженням числа клітин-попередників (наприклад, в результаті лікування інтенсивною променевою терапією або хіміотерапією, або внаслідок інфільтрації кісткового мозку пухлинними клітинами) кількість нейтрофілів, що утворюються, може бути нижче. Є дані про розвиток реакції "трансплантат проти господаря" (РТПХ) і летальні наслідки у хворих, які отримували Г-КСФ після алогенної трансплантації кісткового мозку. Мобілізація периферичних стовбурових клітин крові (ПСКК) Попереднє лікування цитотоксичними засобами У хворих, яким раніше проводилася інтенсивна мієлосупресивна терапія, на фоні застосування препарату Зарсіо для мобілізації ПСКК може не відбуватися збільшення числа ПСКК, достатнього до рекомендованого мінімального рівня (≥2 × 106; CD34+ клітин/кг) або підвищення швидкості відновлення тромбоцитів. Деякі цитотоксичні засоби мають особливу токсичність щодо клітин-попередників гемопоезу і можуть негативно впливати на їх мобілізацію. Тривале застосування таких препаратів як мелфалан, карбоплатин або кармустин перед мобілізацією клітин-попередників може призвести до погіршення результатів. Однак одночасне застосування мелфалану, карбоплатину або кармустину з філграстимом є ефективним при мобілізації ПСКК. Якщо планується трансплантація ПСКК, рекомендується провести мобілізацію стовбурових клітин ранній стадії лікування хворого. Особливу увагу слід привернути до себе число клітин-попередників, активованих у таких хворих до застосування препаратів хіміотерапії у високих дозах. Якщо результати мобілізації відповідно до наведених вище критеріїв недостатні, слід розглянути застосування альтернативних методів лікування, які не вимагають використання клітин-попередників. Оцінка кількості периферичних стовбурових клітин крові При оцінці числа ПСКК, мобілізованих у хворих на фоні застосування препарату Зарсіо, особливу увагу слід приділити методу кількісного визначення. Результати проточно-цитометричного аналізу за кількістю CD34+ клітин різняться залежно від обраного методу, і тому потрібно з обережністю інтерпретувати результати, отримані під час проведення досліджень, у різних лабораторіях. Статистичний аналіз показав, що існує складний, але стійкий взаємозв'язок між числом введених у реінфузію CD34+ клітин та швидкістю відновлення кількості тромбоцитів після застосування високих доз препаратів хіміотерапії. Мінімальна кількість >2 ×10 6 ;CD34+ клітин/кг призводить до достатнього відновлення гематологічних показників та рекомендовано на підставі опублікованих даних. Кількість CD34+ клітин, що перевищує зазначене значення, супроводжується швидшою нормалізацією; якщо кількість клітин не досягає цього рівня, відновлення показників крові відбувається повільніше. Здорові донори перед проведенням алогенної трансплантації ПСКК Мобілізація ПСКК не має безпосереднього клінічного результату для здорових донорів і може проводитись виключно з метою алогенної трансплантації стовбурових клітин. Мобілізація ПСКК може призначатися лише донорам, які відповідають стандартним клінічним та лабораторним критеріям щодо донорства стовбурових клітин, з особливою увагою до гематологічних показників та наявності інфекційних захворювань. Безпека та ефективність застосування препарату Зарсіо у здорових донорів віком до 16 років та старше 60 років не вивчалась. Минуща тромбоцитопенія (кількість тромбоцитів <100 × 109/л) після призначення Зарсіо та проведення лейкаферезу спостерігається у 35% донорів. Серед них відмічено 2 випадки тромбоцитопенії з кількістю тромбоцитів <50×109/л після проведення лейкаферезу. Якщо потрібне проведення більш ніж одного сеансу лейкаферезу, особливо ретельно слід контролювати стан донорів з кількістю тромбоцитів менше 100 × 109/л; як правило, при кількості нейтрофілів до 75×109/л аферез не рекомендується. Лейкаферез не слід проводити донорам, які приймають антикоагулянти або мають порушення гемостазу. Слід відмінити або знизити дозу препарату Зарсіо, якщо кількість лейкоцитів збільшується >70 × 109/л. У донорів, які отримують ГКСФ для мобілізації ПСКК, слід регулярно контролювати всі показники клінічного аналізу крові до їх нормалізації. У здорових донорів, які застосовували Г-КСФ, відзначалися випадки тимчасових цитогенетичних змін. Значимість цих проявів не відома. Спостереження за безпекою застосування препарату Зарсіо у здорових донорів продовжується. Нині не можна виключити ризик розвитку злоякісного мієлоїдного клону у донорів. Медичним центрам, що проводять процедури аферезу, рекомендується здійснювати систематичний контроль стану донорів стовбурових клітин протягом мінімум 10 років з метою моніторингу безпеки застосування препарату Зарсіо у віддалений період. Є відомості про часті, в основному, безсимптомні випадки спленомегалії, а також про дуже рідкісні випадки розриву селезінки у здорових донорів та пацієнтів, які приймали Г-КСФ. Деякі випадки розриву селезінки супроводжувалися летальними наслідками. У зв'язку з цим необхідно ретельно контролювати розміри селезінки (при клінічному огляді та методом УЗД). Слід враховувати ризик розриву селезінки у донорів та/або хворих за наявності у них болю у верхній лівій частині черевної порожнини або верхній частині плеча. У постмаркетинговий період у здорових донорів відмічені дуже рідкісні випадки несприятливого впливу на органи дихання (кровохаркання, легенева кровотеча, інфільтративні зміни в легенях, задишка та гіпоксія). При підозрі на наявність перелічених симптомів необхідно розглянути доцільність подальшого застосування препарату та необхідність призначення відповідного лікування. Реципієнти алогенних ПСКК, отриманих при мобілізації, стимульованій препаратом Зарсіо Згідно з наявними даними, імунологічна взаємодія алогенного трансплантату ПСКК може бути пов'язана з більш високим ризиком розвитку гострої та хронічної реакції "трансплантат проти господаря" (РТПХ) у порівнянні з трансплантацією кісткового мозку. Тяжка хронічна нейтропенія (ТХН) Число клітин крові Необхідно суворо контролювати кількість тромбоцитів, особливо протягом перших тижнів лікування препаратом. Якщо у хворого виявлено тромбоцитопенію, і кількість тромбоцитів протягом тривалого часу становить менше 100 000/мм3, слід розглянути питання про короткочасне скасування Зарсіо або зменшення його дози. Можливі й інші зміни формули крові, що вимагають ретельного контролю, у тому числі анемія та скороминуще збільшення кількості мієлоїдних клітин-попередників. Розвиток гострого лейкозу або мієлодиспластичного синдрому (МДС) Необхідно здійснювати своєчасну діагностику ТХН та диференціювати цей діагноз від інших порушень системи кровотворення, таких як апластична анемія, МДС та мієлолейкоз. До початку лікування слід провести загальний клінічний аналіз з визначенням лейкоцитарної формули та кількості тромбоцитів, визначити морфологію кісткового мозку та каріотип. Під час клінічних досліджень у невеликої кількості (приблизно 3%) хворих на ТХН, які отримували філграстим, спостерігали МДС або лейкоз. Ці результати отримані лише при спостереженні хворих із вродженою нейтропенією. МДС та лейкоз – найчастіші ускладнення ТХН, та їх зв'язок з терапією філграстимом не визначено. Приблизно у 12% хворих із вихідно незміненими цитогенетичними показниками при повторному обстеженні виявляли зміни, зокрема. моносомію у 7 парі хромосом. Якщо у хворого на ТХН виявляються цитогенетичні порушення, необхідно ретельно оцінити співвідношення ступеня ризику та користі від продовження терапії препаратом Зарсіо; Прийом препарату слід відмінити у разі розвитку МДС або лейкозу. В даний час неясно, чи провокує тривале застосування препарату Зарсіо розвиток цитогенетичних порушень,МДС або лейкозу у хворих із ТХН. Рекомендується регулярно (приблизно кожні 12 місяців) проводити морфологічні та цитогенетичні дослідження кісткового мозку. Інші запобіжні заходи Необхідно виключити такі причини транзиторної нейтропенії, як вірусні інфекції. Збільшення селезінки є ймовірним ефектом, пов'язаним із лікуванням препаратом Зарсіо. Під час клінічних досліджень у 31% хворих при пальпації виявляли спленомегалію. При рентгенографії збільшення розмірів селезінки виявляється незабаром після початку лікування філграстимом та має тенденцію до стабілізації. Було зазначено, що зменшення дози препарату Зарсіо уповільнює або зупиняє збільшення розміру селезінки; у 3% хворих може виникнути необхідність спленектомії. Необхідно регулярно контролювати розміри селезінки при клінічному огляді. У невеликої кількості хворих спостерігалися гематурія/протеїнурія. Для виключення цих проявів слід регулярно проводити контроль загального аналізу сечі. Безпека та ефективність застосування препарату у новонароджених та хворих з аутоімунною нейтропенією не встановлені. ВІЛ інфекція Число клітин крові Необхідно суворо контролювати абсолютну кількість нейтрофілів (АЧН), особливо протягом перших тижнів терапії препаратом Зарсіо. У деяких хворих може спостерігатися дуже швидке та значне збільшення АЧН при початковій дозі Зарсіо. Протягом перших 2-3 днів застосування препарату рекомендується щодня вимірювати АЧН. Згодом АЧН слід перевіряти щонайменше 2 рази на тиждень протягом перших 2 тижнів і потім щотижня або через тиждень протягом усього курсу підтримуючої терапії. При перерві у застосуванні препарату Зарсіо у дозі 30 млн. ОД/добу (0.300 мг/добу) у хворого під час лікування можуть спостерігатися значні коливання АЧН. З метою визначення мінімального АЧН (надиру) рекомендується проводити контроль загального аналізу крові перед кожним запровадженням препарату Зарсіо. Ризик, зумовлений застосуванням високих доз мієлосупресивних лікарських препаратів Монотерапія препаратом Зарсіо не застосовується для запобігання розвитку тромбоцитопенії та анемії на фоні прийому мієлосупресивних препаратів. У разі застосування більш високих доз або одночасно кількох мієлосупресивних лікарських препаратів у поєднанні з терапією Зарсіо ризик розвитку тромбоцитопенії та анемії підвищується. Рекомендується регулярний контроль розгорнутого аналізу крові. Розвиток мієлосупресії внаслідок інфекцій або пухлинних утворень Нейтропенія може бути обумовлена ураженням кісткового мозку при опортуністичних інфекціях, що викликаються такими збудниками, як Mycobacterium avium complex, або злоякісними новоутвореннями, наприклад, лімфомою. При виявленні інфільтративного ураження кісткового мозку запального походження або злоякісного новоутворення, одночасно із застосуванням препарату Зарсіо для лікування нейтропенії необхідне призначення відповідної терапії діагностованих захворювань. Ефективність застосування Зарсіо при лікуванні нейтропенії, зумовленої ураженням кісткового мозку інфекційного генезу або пухлинними новоутвореннями, не встановлено. Інші запобіжні заходи Є повідомлення про рідкісні випадки несприятливого на органи дихання, зокрема, про розвиток интерстициальной пневмонії і натомість застосування Г-КСФ. Хворі, які недавно перенесли інфільтративне захворювання легень або пневмонію, можуть мати високий ризик. Поява таких симптомів як кашель, підвищення температури тіла та задишка у поєднанні з виявленим інфільтративним ураженням легень при рентгенологічному дослідженні та ознаками прогресуючої дихальної недостатності дозволяють припустити наявність респіраторного дистрес-синдрому дорослих (РДСВ). У разі виявлення РДСВ застосування препарату Зарсіо припиняють та призначають відповідне лікування. Хворим із супутньою кістковою патологією та остеопорозом, при тривалому (більше 6 місяців) застосуванні препарату Зарсіо рекомендується регулярно контролювати щільність кісткової тканини. У хворих із серповидноклітинною хворобою відмічені випадки розвитку гострого гемолітичного кризу (збільшення числа змінених клітин), іноді з летальним результатом. Хворим із серповидноклітинною хворобою необхідно з обережністю призначати препарат Зарсіо. При рентгенографії кісткової тканини у динаміці виявлено підвищення гемопоетичної активності кісткового мозку у відповідь на терапію фактором зростання. Ці дані слід враховувати під час аналізу результатів рентгенографії кісток. Рекомендації перед застосуванням Перед застосуванням препарату проводять візуальний контроль вмісту у попередньо заповненому шприці. Розчин має бути прозорим, без видимих частинок. Препарат не містить консервантів. Щоб уникнути мікробної контамінації, слід враховувати, що препарат Зарсіо у попередньо заповненому шприці призначений лише для одноразового використання. Рекомендації щодо розведення препарату Препарат Зарсіо можна вводити у розведеному вигляді у 5% (50 мг/мл) розчині декстрози. Розведення препарату здійснюють безпосередньо перед введенням, проте розведення його до концентрації менше 0.2 млн. ОД/мл (0.002 мг/мл); не рекомендується. При розведенні концентрації 1.5 млн. ОД/мл (0.015 мг/мл) необхідно додатково додати людський альбумін до досягнення концентрації 2 мг/мл. Наприклад, для досягнення об'єму розчину 20 мл та загальної дози препарату Зарсіо 30 млн. ОД (0.300 мг), необхідне додаткове додавання розчину альбуміну в обсязі 200 мг/мл (20% розчин). При розведенні у розчині декстрози препарат не поглинається склом та іншими матеріалами, які використовуються для інфузійного введення. Забороняється використовувати розчин хлориду натрію для розведення препарату Зарсіо! Одноразово протягом терміну придатності препарат можна зберігати при температурі не вище 25°С протягом 72 годин. Після розведення використовувати протягом 24 год. Вплив на здатність до керування автотранспортом та управління механізмами Не виявлено випадків несприятливого впливу препарату Зарсіо на швидкість психомоторних реакцій; не встановлено впливу препарату на здатність до керування автотранспортними засобами та механізмами.Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему
3 202,00 грн
536,00 грн
Склад, форма випуску та упаковкаРозчин – 1 шприц (0.5 мл): Активна речовина: філграстим 48000000 ОД (480 мкг). Допоміжні речовини: глутамінова кислота – 0.736 мг, сорбітол – 25 мг, полісорбат 80 – 0.02 мг, натрію гідроксид – qs до pH, вода д/і – до 0.5 мл. 0.5 мл – шприци безбарвного скла місткістю 1 мл (1) – блістери (1) – пачки картонні.Опис лікарської формиРозчин для внутрішньовенного та підшкірного введення; безбарвний або жовтуватого кольору, прозорий.Фармакотерапевтична групаФілграстим - високоочищений неглікозильований білок, що складається з 175 амінокислот, або рекомбінантний людський гранулоцитарний колонієстимулюючий фактор (р-ч Г-КСФ). Він виробляється штамом К12 Escherichia coli, геном якої методами генної інженерії введений ген гранулоцитарного колонієстимулюючого фактора (Г-КСФ) людини. Людський Г-КСФ регулює продукцію та вивільнення нейтрофілів із кісткового мозку в периферичну кров. Застосування філграстиму супроводжується значним збільшенням числа нейтрофілів у судинному руслі протягом 24 годин, а також невеликим збільшенням кількості моноцитів. В окремих випадках також відзначається збільшення кількості еозинофілів та базофілів, однак у частини пацієнтів еозинофілія та базофілія може бути присутнім до початку лікування. Збільшення числа нейтрофілів при застосуванні філграстиму в діапазоні рекомендованих доз має дозозалежний характер. Нейтрофіли, що вивільняються, мають нормальну або підвищену функціональну активність, що підтверджується при проведенні тестів хемотаксису і фагоцитозу.Після закінчення терапії кількість нейтрофілів у периферичній крові знижується на 50% протягом 1-2 днів і повертається до нормального значення протягом наступних 1-7 днів. Так само, як і інші фактори стимуляції гемопоезу, у дослідженнях in vitro показано, що Г-КСФ має здатність стимулювати клітини ендотелію, оскільки вони мають специфічні рецептори до Г-КСФ. У той же час встановлено, що Г-КСФ є індуктором ангіогенезу ендотеліальних клітин судин та прискорює транспорт нейтрофілів через ендотелій судин.що Г-КСФ є індуктором ангіогенезу ендотеліальних клітин судин та прискорює транспорт нейтрофілів через ендотелій судин.що Г-КСФ є індуктором ангіогенезу ендотеліальних клітин судин та прискорює транспорт нейтрофілів через ендотелій судин. Застосування філграстиму у хворих, які отримують цитотоксичні лікарські препарати, супроводжується значним зниженням частоти, вираженості та тривалості нейтропенії та фебрильної нейтропенії та дозволяє застосовувати антибіотики у нижчих дозах порівняно з хворими, які отримують лише цитотоксичну хіміотерапію. Знижує необхідність та тривалість стаціонарного лікування у хворих після індукційної хіміотерапії мієлолейкозу або мієлоаблативної терапії з подальшою трансплантацією кісткового мозку. Частота випадків підвищення температури тіла не знижувалась у хворих після мієлоаблативної терапії з подальшою трансплатацією кісткового мозку. Застосування препарату Зарсіо як у монотерапії, так і після хіміотерапії, мобілізує вихід гемопоетичних стовбурових клітин у периферичний кровотік. Аутологічну або алогенну трансплантацію периферичних стовбурових клітин крові (ПСКК) проводять після терапії великими дозами цитостатиків, або замість трансплантації кісткового мозку, або на додаток до неї. Трансплантація ПСКК також може призначатися після (високодозної) мієлосупресивної цитотоксичної терапії. Застосування ПСКК, мобілізованих за допомогою препарату Зарсіо, прискорює відновлення кровотворення, зменшує вираженість та тривалість тромбоцитопенії, знижує ризик геморагічних ускладнень та потребу у переливанні тромбоцитарної маси після мієлосупресивної або мієлоаблативної терапії. Застосування препарату Зарсіо у дітей та дорослих з тяжкою вродженою нейтропенією (періодичною, ідіопатичною) стимулює стійке збільшення кількості активних нейтрофілів у периферичній крові та зниження частоти інфекційних та інших ускладнень. Застосування препарату Зарсіо у хворих на ВІЛ інфекцію підтримує число нейтрофілів у межах нормальних значень, що дозволяє дотримуватися необхідного режиму дозування антиретровірусних препаратів та засобів мієлосупресивної терапії. Ознаки збільшення реплікації ВІЛ при застосуванні препарату Зарсіо не відзначено.ФармакокінетикаРозподіл Vd; у системному кровотоку близько - 150 мл/кг. При п/к та внутрішньовенному введенні в рекомендованих дозах концентрація філграстиму в плазмі крові зберігається вище 10 нг/мл протягом 8-16 год. Відзначено пряму лінійну залежність між введеною дозою філграстиму та його концентрацією у плазмі крові. Виведення Виведення філграстиму не має лінійної залежності, швидкість виведення препарату знижується зі збільшенням дози препарату. Основний шлях виведення філграстиму здійснюється за участю нейтрофілів, при цьому кліренс збільшується при більш високих дозах препарату. Швидкість виведення філграстиму підвищується при повторному застосуванні препарату доти, доки зростає кількість нейтрофілів. T1/2; філграстиму після одноразового підшкірного введення становить від 2.7 ч. (1 млн. ОД/кг, 10 мкг/кг) до 5.7 ч. (0.25 млн. ОД/кг, 2.5 мкг/кг) і через 7 днів застосування становить 8.5-14 год відповідно. Тривала терапія філграстимом більше 28 днів у хворих після аутологічної трансплантації кісткового мозку не супроводжувалася кумуляцією препарату і мала порівняні значення T1/2.Клінічна фармакологіяСтимулятор лейкопоезу.Показання до застосуванняСкорочення тривалості нейтропенії і частоти фебрильної нейтропенії у хворих, що отримують цитотоксичну хіміотерапію з приводу злоякісного новоутворення (за винятком хронічного мієлолейкозу та мієлодиспластичних синдромів), а також скорочення тривалості нейтропенії у пацієнтів, що отримують мієлоа тяжкої нейтропенії. Ефективність та безпека філграстиму можна порівняти при проведенні цитотоксичної хіміотерапії у дітей та дорослих; мобілізація периферичних стовбурових клітин (ПСКК), у т.ч. після мієлосупресивної терапії, а також мобілізація периферичних стовбурових клітин у здорових донорів (алогенні ПСКК); спадкова періодична або ідіопатична нейтропенія у дорослих і дітей з абсолютним числом нейтрофілів 0.5 × 109/л і менше, при вказівці в анамнезі на важкі рецидивні інфекції, тривале лікування філграстимом показано для збільшення кількості нейтрофілів і для зниження частоти ускладненнями; профілактика бактеріальних інфекцій та лікування стійкої нейтропенії (абсолютна кількість нейтрофілів дорівнює 1 × 109/л і менше) у пацієнтів із розгорнутою стадією ВІЛ-інфекції при неефективності інших способів лікування.Протипоказання до застосуванняСпадкова непереносимість фруктози (містить сорбітол); тяжка спадкова нейтропенія (синдром Костманна) з цитогенетичними порушеннями та аутоімунна нейтропенія; препарат не повинен бути використаний з метою збільшення доз цитотоксичних хіміотерапевтичних препаратів вище за рекомендовані; одночасна променева чи хіміотерапія; термінальна стадія хронічної ниркової недостатності (ХНН); період новонародженості. - підвищена чутливість до препарату або його компонентів в анамнезі; підвищена чутливість до альбуміну та компонентів крові в анамнезі у випадках додавання альбуміну до розчинів для внутрішньовенних інфузій. З обережністю Мієлодиспластичний синдром, хронічний мієлолейкоз, вторинний гострий мієлобластний лейкоз (у пацієнтів віком до 55 років, без цитогенетичних аномалій), перевищення надиру (числа лейкоцитів в аналізі крові >50 × 109/л, для мобілізації ПСКК - >90) , у пацієнтів, які отримують високі дози препаратів хіміотерапії з приводу злоякісних новоутворень (ризик посилення токсичних ефектів), одночасне застосування однокомпонентних або комбінованих хіміотерапевтичних препаратів (ризик тяжкої тромбоцитопенії та анемії), у хворих зі значно зниженою кількістю мієлоїдних клітин 106 ;CD34+ клітин/кг - застосування недостатньо вивчене), тромбоцитопенія (з числом тромбоцитів в аналізі крові менше 100 000/мм3), спленомегалія (ризик розриву селезінки),інфільтративне ураження легень (ризик розвитку/прогресування інфільтративної пневмонії), серповидноклітинна хвороба, нейтропенія, обумовлена ураженням кісткового мозку інфекційного генезу або пухлинними новоутвореннями (лімфома) (ефективність монотерапії не встановлена).Вагітність та лактаціяДані щодо застосування філграстиму при вагітності обмежені. Існують вказівки, що свідчать про можливе проходження філграстиму через плацентарний бар'єр. У дослідженнях тварин застосування філграстиму не супроводжувалося тератогенним впливом. Відзначено підвищену частоту викиднів, проте аномалій розвитку плода не відзначалося. При призначенні філграстиму вагітним слід уважно оцінювати співвідношення користь-ризик, зіставивши очікуваний терапевтичний ефект для матері з можливим ризиком для плода. Не встановлено, чи філграстим проникає в грудне молоко. Тому при необхідності призначення препарату в період лактації слід припинити вигодовування груддю. Застосування у дітей При застосуванні у дитячій практиці у хворих із ТХН та онкологічними захворюваннями профіль безпеки Зарсіо не відрізнявся від такого у дорослих. Рекомендації щодо дозування для хворих дитячого віку такі ж, як для дорослих, які отримують мієлосупресивну цитотоксичну хіміотерапію. Протипоказаний у період новонародженості.Побічна діяНаведені нижче побічні ефекти розподілені відповідно до класифікації органів та систем та за частотою народження: дуже часто (≥1/10); часто (≥1/100 - <1/10); нечасто (≥1/1000 - <1/100); рідко (≥1/10000 - <1/1000); дуже рідко (<1/10 000), частота невідома (не може бути оцінена, виходячи з наявних даних). З боку імунної системи: дуже рідко (у пацієнтів) і нечасто (у донорів перед мобілізацією ПСКК) - реакції гіперчутливості, включаючи анафілактичні реакції, висипання на шкірі, кропив'янку, ангіоневротичний набряк, задишку і зниження АТ. З боку органів кровотворення: дуже часто - анемія, спленомегалія (прогресуюча в ряді випадків), у донорів перед мобілізацією ПСКК - лейкоцитоз (> 50 × 109/л) і транзиторна тромбоцитопенія (< 100 × 109/л) - як наслідок філграстиму; часто - тромбоцитопенія, спленомегалія (безсимптомна, у донорів та пацієнтів); нечасто – порушення функції селезінки; дуже рідко – розрив селезінки. З боку нервової системи: дуже часто - головний біль. З боку серцево-судинної системи: ; нечасто – транзиторне зниження АТ; рідко – судинні порушення, у т.ч. вено-оклюзійна хвороба та збільшення ОЦК. З боку органів дихання: дуже часто - носова кровотеча; дуже рідко – набряк легень, інтерстиціальна пневмонія, інфільтрати у легенях; у донорів - кровохаркання, легенева кровотеча, задишка, гіпоксемія. З боку шкіри та її придатків: часто - васкуліт (при тривалому застосуванні), алопеція, висип; дуже рідко – синдром Світу (гострий фебрильний дерматоз, зв'язок із прийомом філграстиму не встановлений). З боку кістково-м'язової системи: дуже часто - болі в кістках, суглобах і м'язах (слабкі або помірні, у донорів - транзиторні); часто – болі в кістках, суглобах та м'язах (важкі), остеопороз, артралгія; нечасто у донорів і дуже рідко у пацієнтів – загострення ревматоїдного артриту. З боку травної системи: часто - діарея, гепатомегалія. З боку сечостатевої системи: нечасто - гематурія, протеїнурія; дуже рідко – дизурія. З боку лабораторних показників: дуже часто у пацієнтів і часто у донорів - оборотне, дозозалежне, слабке або помірне підвищення активності ЛФ, ЛДГ, у пацієнтів - ГГТ, гіперурикемія, зниження концентрації глюкози в крові (помірне, оборотне); нечасто у донорів - оборотне, слабке підвищення активності АСТ та сечової кислоти. Інші: часто - біль у місці ін'єкції, підвищена стомлюваність, реакції в місці ін'єкції (менше ніж у 2% хворих з ТХН).Взаємодія з лікарськими засобамиБезпека та ефективність введення препарату Зарсіо того ж дня, що й мієлосупресивних цитотоксичних хіміопрепаратів, не встановлено. Зважаючи на чутливість мієлоїдних клітин, що швидко діляться до мієлосупресивної цитотоксичної хіміотерапії, призначати препарат Зарсіо в інтервалі за 24 години до або після введення цих препаратів не рекомендується. При одночасному призначенні препарату Зарсіо та фторурацилу тяжкість нейтропенії може посилитися. Можлива взаємодія з іншими гемопоетичними факторами росту та цитокінами невідома. З огляду на те, що літій стимулює вивільнення нейтрофілів, можливе посилення дії препарату Зарсіо при комбінованому призначенні, але такі дослідження не проводились. Внаслідок фармацевтичної несумісності препарат Зарсіо не можна змішувати з 0.9% розчином хлориду натрію.Спосіб застосування та дозиТерапія препаратом Зарсіо може проводитися при взаємодії з лікарями онкологічного центру, які мають досвід застосування препарату, що містить гранулоцитарний колонієстимулюючий фактор (Г-КСФ), а також досвід лікування хворих на гематологічні захворювання, в лікувальному закладі, де є необхідне діагностичне обладнання. Процедури мобілізації та аферезу повинні проводитися при взаємодії зі спеціалістами центру онкології-гематології, які мають належний досвід роботи в даній галузі та можливість необхідного моніторингу клітин-попередників гемопоезу. Препарат Зарсіо випускається у наступних дозах: 30 млн. ОД/0.5 мл (0.3 мг) та 48 млн. ОД/0.5 мл (0.48 мг). Цитотоксична хіміотерапія Добова доза препарату Зарсіо, що рекомендується, становить 0.5 млн. ОД/кг (0.005 мг/кг) маси тіла. Першу дозу препарату слід вводити не раніше, ніж через 24 години після курсу цитотоксичної хіміотерапії. Препарат Зарсіо вводять щодня доти, доки загальна кількість нейтрофілів у клінічному аналізі крові не перевищить очікуваного надиру і не досягне нормальних значень. Після хіміотерапії з приводу солідних пухлин, лімфом та лімфолейкозу тривалість лікування до досягнення зазначених значень становить до 14 днів. Після індукційної та консолідаційної терапії гострого мієлоїдного лейкозу терміни лікування можуть бути значно збільшені (до 38 днів) та визначаються залежно від виду, дози та схеми цитотоксичної хіміотерапії. У пацієнтів, які отримують цитотоксичну хіміотерапію, скорочене збільшення кількості нейтрофілів зазвичай спостерігається через 1-2 дні після початку лікування препаратом Зарсіо. Тим не менш, для досягнення стабільного терапевтичного ефекту необхідно продовжувати терапію препаратом Зарсіо доти, доки кількість нейтрофілів не перевищить очікуваного надиру і не досягне нормальних значень. Не рекомендується передчасно скасовувати лікування препаратом до переходу числа нейтрофілів через надир. Хворі, що отримують мієлоаблативну терапію з подальшою трансплантацією кісткового мозку: початкова доза препарату Зарсіо, що рекомендується, - 1 млн. ОД/кг (0.01 мг) маси тіла/добу. Першу дозу Зарсіо слід вводити не раніше, ніж через 24 години після проведення цитотоксичної хіміотерапії, і не пізніше, ніж через 24 години після трансплантації кісткового мозку. Коригування дози: після максимального зниження кількості нейтрофілів (надиру) добову дозу препарату Зарсіо необхідно скоригувати залежно від зміни числа нейтрофілів наступним чином. Таблиця 1. Підбір дози препарату Зарсіо у відповідь на досягнення надиру Абсолютне число нейтрофілів (АГН) Коригування дози препарату Зарсіо АЧН > 1×10 9 /л протягом 3 днів поспіль Зниження дози до 0.5 млн. ОД/кг (0.005 мг/кг) маси тіла/добу АЧН > 1 ×10 9 /л протягом наступних 3 днів поспіль Скасування препарату Якщо під час лікування АЧН знижується до <1×10 9 /л, дозу Зарсіо знову збільшують відповідно до вищенаведеної схеми. Мобілізація периферичних стовбурових клітин крові (ПСКК) Хворі, які отримують мієлосупресивну або мієлоаблативну терапію з подальшою аутологічною трансплантацією ПСКК Для мобілізації ПСКК при застосуванні препарату Зарсіо як монотерапія рекомендована доза становить 1 млн. ОД/кг (0.01 мг/кг) маси тіла/добу протягом 5-7 днів поспіль. Проводять 1-2 сеанси лейкаферезу на 5-й та 6-й день. У деяких випадках додатково проводять 1 сеанс лейкаферезу. Не слід змінювати дозу Зарсіо до завершального лейкаферезу. Для мобілізації ПСКК після мієлосупресивної хіміотерапії рекомендована доза препарату Зарсіо становить 0.5 млн. ОД/кг (0.005 мг/кг) маси тіла на добу щодня, починаючи з першого дня після завершення курсу хіміотерапії і доти, доки кількість нейтрофідів не надходить. не досягне норми. Лейкаферез слід проводити протягом періоду зростання АЧН з <0.5× 109 /л до >5× 109 /л. Хворим, які не отримували інтенсивної хіміотерапії, проводять 1 сеанс лейкаферезу. В окремих випадках рекомендується проводити додаткові сеанси лейкаферезу. Здорові донори перед алогенною трансплантацією ПСКК Для мобілізації ПСКК перед алогенною трансплантацією ПСКК у здорових донорів рекомендована доза препарату Зарсіо становить 1 млн. ОД/кг (0.01 мг/кг) маси тіла на добу п/к протягом 4-5 днів поспіль. Лейкаферез проводять з 5-го дня і при необхідності продовжують до 6-го дня з метою отримання 4 × 10 6 CD34+ клітин/кг маси тіла реципієнта. Тяжка хронічна нейтропенія (ТХН) Вроджена нейтропенія Початкова доза, що рекомендується, 1.2 млн. ОД/кг (0.012 мг/кг) маси тіла/добу одноразово або дробовими дозами. Ідіопатична та періодична нейтропенія Початкова доза, що рекомендується, 0.5 млн. ОД/кг (0.005 мг/кг) маси тіла/добу одноразово або дробовими дозами. Підбір дози препарату Препарат Зарсіо вводять щодня до досягнення та стабільного перевищення показника кількості нейтрофілів 1.5×10 9 . Після досягнення терапевтичного ефекту визначають мінімальну ефективну дозу підтримки цього рівня. Для підтримки потрібної кількості нейтрофілів потрібне тривале щоденне введення препарату. Через 1-2 тижні лікування початкову дозу можна подвоїти або зменшити наполовину в залежності від ефективності терапії. Згодом кожні 1-2 тижні проводять індивідуальну корекцію дози для підтримки середньої кількості нейтрофілів у діапазоні від 1.5 × 109; до 10 × 10 9. У хворих з тяжкими інфекціями можна застосувати схему із швидшим збільшенням дози. У 97% хворих, що позитивно відреагували на лікування, повний терапевтичний ефект спостерігається при призначенні доз до 24 мкг/кг/добу. Добова доза Зарсіо не повинна перевищувати 24 мкг/кг. ВІЛ інфекція Відновлення числа нейтрофілів Рекомендована початкова доза препарату Зарсіо - 0.1 млн. ОД/кг (0.001 мг/кг) маси тіла/добу зі збільшенням дози максимально до 0.4 млн. ОД/кг (0.004 мг/кг) маси тіла до нормалізації числа нейтрофілів (АГН > 2× 10 9 ). Нормалізація числа нейтрофілів зазвичай настає через 2 дні. У поодиноких випадках (<10% пацієнтів) для відновлення кількості нейтрофілів доза препарату може бути збільшена до 1 млн. ОД/кг (0.01 мг/кг) маси тіла/добу. Підтримання нормальної кількості нейтрофілів Після досягнення терапевтичного ефекту підтримуюча доза 0.3 мг на добу 2-3 рази на тиждень за альтернувальною схемою (через день). Згодом може знадобитися індивідуальна корекція дози та тривале призначення препарату для підтримання середньої кількості нейтрофілів > 2×10 9 /л. Особливі категорії хворих Хворі з порушеннями функції нирок/печінки Корекція дози не потрібна у пацієнтів з тяжкою нирковою або печінковою недостатністю, т.к. їх фармакокінетичні та фармакодинамічні показники виявилися подібними до таких здорових добровольців. Діти з тяжкою хронічною нейтропенією (ТХН) та злоякісними новоутвореннями При застосуванні у дитячій практиці у хворих із ТХН та онкологічними захворюваннями профіль безпеки Зарсіо не відрізнявся від такого у дорослих. Рекомендації щодо дозування для хворих дитячого віку такі ж, як для дорослих, які отримують мієлосупресивну цитотоксичну хіміотерапію. Літні пацієнти У зв'язку з обмеженою кількістю хворих похилого віку в клінічних дослідженнях, особливі рекомендації щодо застосування препарату Зарсіо у хворих похилого віку відсутні. Додаткових досліджень даної категорії хворих не проводилося. Спосіб введення Цитотоксична хіміотерапія Препарат Зарсіо застосовують у вигляді підшкірних ін'єкцій або внутрішньовенних інфузій протягом 30 хв 1 раз на добу. Додаткові вказівки щодо розведення препарату в 5% розчині (50 мг/мл) декстрози для внутрішньовенного введення наведені в розділі "Особливі вказівки". Найчастіше бажаний підшкірний шлях введення. При внутрішньовенному введенні одноразової дози тривалість ефекту може скорочуватися. Клінічна значимість цих даних щодо застосування багаторазових доз препарату не встановлена. Вибір способу введення залежить від особливостей конкретної клінічної ситуації та визначається для кожного хворого індивідуально. Хворі, які отримують мієлоаблативну терапію з подальшою трансплантацією кісткового мозку Препарат Зарсіо розводять у 20 мл 5% (50 мг/мл) розчину декстрози і застосовують у вигляді короткої внутрішньовенної інфузії протягом 30 хв, або тривалої підшкірної або внутрішньовенної інфузії протягом 24 год. Додаткові вказівки з розведення препарату в 5% розчині (50 мг/мл) декстрози для внутрішньовенних інфузій наведені в розділі "Особливі вказівки". Мобілізація ПСКК. Для мобілізації ПСКК пацієнтам, яким проводять мієлосупресивну або мієлоаблативну терапію з подальшою аутологічною трансплантацією ПСКК, препарат Зарсіо може також вводиться у вигляді тривалої підшкірної інфузії протягом 24 годин. Перед інфузією препарат розводять у 20 мл 5% декстрози. Додаткові вказівки щодо розведення препарату в 5% розчині (50 мг/мл) декстрози для інфузій наведені в розділі "Особливі вказівки". ТХП/ВІЛ-інфекція Початкова доза 0.1-0.4 млн. ОД (0.001-0.004 мг/кг) одноразово підшкірно до нормалізації числа нейтрофілів (зазвичай протягом 2 днів). Після досягнення терапевтичного ефекту підтримуюча доза - 30 млн. ОД (0.3 мг)/сут через день. Надалі може знадобитися індивідуальна корекція дози та тривала терапія препаратом Зарсіо для підтримки числа нейтрофілів > 2×10%.ПередозуванняСимптоми передозування філграстиму не встановлені.Запобіжні заходи та особливі вказівкиЛікування препаратом Зарсіо повинно проводитись тільки під контролем онколога або гематолога, які мають досвід застосування ГКСФ, за наявності необхідних діагностичних можливостей. Процедури мобілізації та аферезу клітин повинні проводитися в онкологічному або гематологічному центрі, що має досвід роботи в цій галузі та можливість адекватного моніторингу клітин-попередників гемопоезу. Цитотоксична хіміотерапія Зростання злоякісних клітин У зв'язку з тим, що Г-КСФ може стимулювати зростання мієлоїдних клітин in vitro, рекомендується враховувати таку інформацію. Безпека та ефективність застосування препарату Зарсіо у хворих з мієлодистпластичним синдромом (МДС) та хронічним мієлолейкозом не встановлені. Тому при зазначених захворюваннях застосування препарату Зарсіо не показано. Особлива увага необхідна при проведенні диференціального діагнозу між бласт-трансформацією хронічного мієлолейкозу та гострим мієлолейкозом. Оскільки дані щодо безпеки та ефективності препарату Зарсіо для хворих з вторинним гострим мієлоцитарним лейкозом (ОМЛ) обмежені, препарат Зарсіо слід призначати з обережністю. Безпека та ефективність препарату Зарсіо, вперше призначеного хворим з ОМЛ у віці до 55 років без цитогенетичних аномалій [t(8; 21), t(15; 17) та inv(16)], не встановлені. Лейкоцитоз Кількість лейкоцитів у крові досягає або перевищує 100×109/л менш ніж у 5% хворих, які отримували добову дозу препарату Зарсіо понад 0.3 млн. ОД/кг (0.0003 мг/кг) маси тіла. Немає відомостей про будь-які побічні ефекти, безпосередньо зумовлені розвитком лейкоцитозу такого ступеня тяжкості. Однак, зважаючи на можливий ризик, пов'язаний з важким лейкоцитозом, під час лікування препаратом Зарсіо необхідно регулярно контролювати кількість лейкоцитів. Якщо кількість лейкоцитів перевищить 50×109/л після досягнення очікуваного надиру, слід негайно відмінити препарат. Якщо препарат Зарсіо застосовується для мобілізації ПСКК, його необхідно відмінити або скоротити дозу зі збільшенням кількості лейкоцитів до >70×109/л. Ризик, пов'язаний з підвищенням дози хіміотерапії, що проводиться. Слід дотримуватись особливої обережності при лікуванні хворих зі злоякісними новоутвореннями, які отримують високі дози препаратів хіміотерапії, оскільки значущий додатковий ефект застосування високих доз на результат захворювання не підтверджений, але висока ймовірність більш вираженого токсичного впливу на серцево-судинну систему, органи дихання, шкіру (див. інструкції з медичного застосування застосовуваних хіміотерапевтичних препаратів). Монотерапія препаратом Зарсіо не запобігає тромбоцитопенії та анемії, зумовлених мієлосупресивною хіміотерапією. У разі застосування більш високих доз хіміопрепаратів (наприклад, повні дози відповідно до призначених схем) ризик тяжкої тромбоцитопенії та анемії зростає. Рекомендується регулярно контролювати такі показники клінічного аналізу крові, як гематокрит та кількість тромбоцитів. Особливої обережності слід дотримуватися при застосуванні однокомпонентних або комбінованих хіміотерапевтичних препаратів, які можуть спричинити тяжку тромбоцитопенію. При застосуванні препарату Зарсіо для мобілізації ПСКК було виявлено зменшення ступеня тяжкості та тривалості тромбоцитопенії, зумовленої мієлосупресивною або мієлоаблативною хіміотерапією. Інші запобіжні заходи Ефективність препарату Зарсіо у хворих із значно зниженою кількістю мієлоїдних клітин-попередників не вивчена. Препарат Зарсіо підвищує число нейтрофілів шляхом впливу насамперед на клітини-попередники нейтрофілів. Тому у хворих зі зниженням числа клітин-попередників (наприклад, в результаті лікування інтенсивною променевою терапією або хіміотерапією, або внаслідок інфільтрації кісткового мозку пухлинними клітинами) кількість нейтрофілів, що утворюються, може бути нижче. Є дані про розвиток реакції "трансплантат проти господаря" (РТПХ) і летальні наслідки у хворих, які отримували Г-КСФ після алогенної трансплантації кісткового мозку. Мобілізація периферичних стовбурових клітин крові (ПСКК) Попереднє лікування цитотоксичними засобами У хворих, яким раніше проводилася інтенсивна мієлосупресивна терапія, на фоні застосування препарату Зарсіо для мобілізації ПСКК може не відбуватися збільшення числа ПСКК, достатнього до рекомендованого мінімального рівня (≥2 × 106; CD34+ клітин/кг) або підвищення швидкості відновлення тромбоцитів. Деякі цитотоксичні засоби мають особливу токсичність щодо клітин-попередників гемопоезу і можуть негативно впливати на їх мобілізацію. Тривале застосування таких препаратів як мелфалан, карбоплатин або кармустин перед мобілізацією клітин-попередників може призвести до погіршення результатів. Однак одночасне застосування мелфалану, карбоплатину або кармустину з філграстимом є ефективним при мобілізації ПСКК. Якщо планується трансплантація ПСКК, рекомендується провести мобілізацію стовбурових клітин ранній стадії лікування хворого. Особливу увагу слід привернути до себе число клітин-попередників, активованих у таких хворих до застосування препаратів хіміотерапії у високих дозах. Якщо результати мобілізації відповідно до наведених вище критеріїв недостатні, слід розглянути застосування альтернативних методів лікування, які не вимагають використання клітин-попередників. Оцінка кількості периферичних стовбурових клітин крові При оцінці числа ПСКК, мобілізованих у хворих на фоні застосування препарату Зарсіо, особливу увагу слід приділити методу кількісного визначення. Результати проточно-цитометричного аналізу за кількістю CD34+ клітин різняться залежно від обраного методу, і тому потрібно з обережністю інтерпретувати результати, отримані під час проведення досліджень, у різних лабораторіях. Статистичний аналіз показав, що існує складний, але стійкий взаємозв'язок між числом введених у реінфузію CD34+ клітин та швидкістю відновлення кількості тромбоцитів після застосування високих доз препаратів хіміотерапії. Мінімальна кількість >2 ×10 6 ;CD34+ клітин/кг призводить до достатнього відновлення гематологічних показників та рекомендовано на підставі опублікованих даних. Кількість CD34+ клітин, що перевищує зазначене значення, супроводжується швидшою нормалізацією; якщо кількість клітин не досягає цього рівня, відновлення показників крові відбувається повільніше. Здорові донори перед проведенням алогенної трансплантації ПСКК Мобілізація ПСКК не має безпосереднього клінічного результату для здорових донорів і може проводитись виключно з метою алогенної трансплантації стовбурових клітин. Мобілізація ПСКК може призначатися лише донорам, які відповідають стандартним клінічним та лабораторним критеріям щодо донорства стовбурових клітин, з особливою увагою до гематологічних показників та наявності інфекційних захворювань. Безпека та ефективність застосування препарату Зарсіо у здорових донорів віком до 16 років та старше 60 років не вивчалась. Минуща тромбоцитопенія (кількість тромбоцитів <100 × 109/л) після призначення Зарсіо та проведення лейкаферезу спостерігається у 35% донорів. Серед них відмічено 2 випадки тромбоцитопенії з кількістю тромбоцитів <50×109/л після проведення лейкаферезу. Якщо потрібне проведення більш ніж одного сеансу лейкаферезу, особливо ретельно слід контролювати стан донорів з кількістю тромбоцитів менше 100 × 109/л; як правило, при кількості нейтрофілів до 75×109/л аферез не рекомендується. Лейкаферез не слід проводити донорам, які приймають антикоагулянти або мають порушення гемостазу. Слід відмінити або знизити дозу препарату Зарсіо, якщо кількість лейкоцитів збільшується >70 × 109/л. У донорів, які отримують ГКСФ для мобілізації ПСКК, слід регулярно контролювати всі показники клінічного аналізу крові до їх нормалізації. У здорових донорів, які застосовували Г-КСФ, відзначалися випадки тимчасових цитогенетичних змін. Значимість цих проявів не відома. Спостереження за безпекою застосування препарату Зарсіо у здорових донорів продовжується. Нині не можна виключити ризик розвитку злоякісного мієлоїдного клону у донорів. Медичним центрам, що проводять процедури аферезу, рекомендується здійснювати систематичний контроль стану донорів стовбурових клітин протягом мінімум 10 років з метою моніторингу безпеки застосування препарату Зарсіо у віддалений період. Є відомості про часті, в основному, безсимптомні випадки спленомегалії, а також про дуже рідкісні випадки розриву селезінки у здорових донорів та пацієнтів, які приймали Г-КСФ. Деякі випадки розриву селезінки супроводжувалися летальними наслідками. У зв'язку з цим необхідно ретельно контролювати розміри селезінки (при клінічному огляді та методом УЗД). Слід враховувати ризик розриву селезінки у донорів та/або хворих за наявності у них болю у верхній лівій частині черевної порожнини або верхній частині плеча. У постмаркетинговий період у здорових донорів відмічені дуже рідкісні випадки несприятливого впливу на органи дихання (кровохаркання, легенева кровотеча, інфільтративні зміни в легенях, задишка та гіпоксія). При підозрі на наявність перелічених симптомів необхідно розглянути доцільність подальшого застосування препарату та необхідність призначення відповідного лікування. Реципієнти алогенних ПСКК, отриманих при мобілізації, стимульованій препаратом Зарсіо Згідно з наявними даними, імунологічна взаємодія алогенного трансплантату ПСКК може бути пов'язана з більш високим ризиком розвитку гострої та хронічної реакції "трансплантат проти господаря" (РТПХ) у порівнянні з трансплантацією кісткового мозку. Тяжка хронічна нейтропенія (ТХН) Число клітин крові Необхідно суворо контролювати кількість тромбоцитів, особливо протягом перших тижнів лікування препаратом. Якщо у хворого виявлено тромбоцитопенію, і кількість тромбоцитів протягом тривалого часу становить менше 100 000/мм3, слід розглянути питання про короткочасне скасування Зарсіо або зменшення його дози. Можливі й інші зміни формули крові, що вимагають ретельного контролю, у тому числі анемія та скороминуще збільшення кількості мієлоїдних клітин-попередників. Розвиток гострого лейкозу або мієлодиспластичного синдрому (МДС) Необхідно здійснювати своєчасну діагностику ТХН та диференціювати цей діагноз від інших порушень системи кровотворення, таких як апластична анемія, МДС та мієлолейкоз. До початку лікування слід провести загальний клінічний аналіз з визначенням лейкоцитарної формули та кількості тромбоцитів, визначити морфологію кісткового мозку та каріотип. Під час клінічних досліджень у невеликої кількості (приблизно 3%) хворих на ТХН, які отримували філграстим, спостерігали МДС або лейкоз. Ці результати отримані лише при спостереженні хворих із вродженою нейтропенією. МДС та лейкоз – найчастіші ускладнення ТХН, та їх зв'язок з терапією філграстимом не визначено. Приблизно у 12% хворих із вихідно незміненими цитогенетичними показниками при повторному обстеженні виявляли зміни, зокрема. моносомію у 7 парі хромосом. Якщо у хворого на ТХН виявляються цитогенетичні порушення, необхідно ретельно оцінити співвідношення ступеня ризику та користі від продовження терапії препаратом Зарсіо; Прийом препарату слід відмінити у разі розвитку МДС або лейкозу. В даний час неясно, чи провокує тривале застосування препарату Зарсіо розвиток цитогенетичних порушень,МДС або лейкозу у хворих із ТХН. Рекомендується регулярно (приблизно кожні 12 місяців) проводити морфологічні та цитогенетичні дослідження кісткового мозку. Інші запобіжні заходи Необхідно виключити такі причини транзиторної нейтропенії, як вірусні інфекції. Збільшення селезінки є ймовірним ефектом, пов'язаним із лікуванням препаратом Зарсіо. Під час клінічних досліджень у 31% хворих при пальпації виявляли спленомегалію. При рентгенографії збільшення розмірів селезінки виявляється незабаром після початку лікування філграстимом та має тенденцію до стабілізації. Було зазначено, що зменшення дози препарату Зарсіо уповільнює або зупиняє збільшення розміру селезінки; у 3% хворих може виникнути необхідність спленектомії. Необхідно регулярно контролювати розміри селезінки при клінічному огляді. У невеликої кількості хворих спостерігалися гематурія/протеїнурія. Для виключення цих проявів слід регулярно проводити контроль загального аналізу сечі. Безпека та ефективність застосування препарату у новонароджених та хворих з аутоімунною нейтропенією не встановлені. ВІЛ інфекція Число клітин крові Необхідно суворо контролювати абсолютну кількість нейтрофілів (АЧН), особливо протягом перших тижнів терапії препаратом Зарсіо. У деяких хворих може спостерігатися дуже швидке та значне збільшення АЧН при початковій дозі Зарсіо. Протягом перших 2-3 днів застосування препарату рекомендується щодня вимірювати АЧН. Згодом АЧН слід перевіряти щонайменше 2 рази на тиждень протягом перших 2 тижнів і потім щотижня або через тиждень протягом усього курсу підтримуючої терапії. При перерві у застосуванні препарату Зарсіо у дозі 30 млн. ОД/добу (0.300 мг/добу) у хворого під час лікування можуть спостерігатися значні коливання АЧН. З метою визначення мінімального АЧН (надиру) рекомендується проводити контроль загального аналізу крові перед кожним запровадженням препарату Зарсіо. Ризик, зумовлений застосуванням високих доз мієлосупресивних лікарських препаратів Монотерапія препаратом Зарсіо не застосовується для запобігання розвитку тромбоцитопенії та анемії на фоні прийому мієлосупресивних препаратів. У разі застосування більш високих доз або одночасно кількох мієлосупресивних лікарських препаратів у поєднанні з терапією Зарсіо ризик розвитку тромбоцитопенії та анемії підвищується. Рекомендується регулярний контроль розгорнутого аналізу крові. Розвиток мієлосупресії внаслідок інфекцій або пухлинних утворень Нейтропенія може бути обумовлена ураженням кісткового мозку при опортуністичних інфекціях, що викликаються такими збудниками, як Mycobacterium avium complex, або злоякісними новоутвореннями, наприклад, лімфомою. При виявленні інфільтративного ураження кісткового мозку запального походження або злоякісного новоутворення, одночасно із застосуванням препарату Зарсіо для лікування нейтропенії необхідне призначення відповідної терапії діагностованих захворювань. Ефективність застосування Зарсіо при лікуванні нейтропенії, зумовленої ураженням кісткового мозку інфекційного генезу або пухлинними новоутвореннями, не встановлено. Інші запобіжні заходи Є повідомлення про рідкісні випадки несприятливого на органи дихання, зокрема, про розвиток интерстициальной пневмонії і натомість застосування Г-КСФ. Хворі, які недавно перенесли інфільтративне захворювання легень або пневмонію, можуть мати високий ризик. Поява таких симптомів як кашель, підвищення температури тіла та задишка у поєднанні з виявленим інфільтративним ураженням легень при рентгенологічному дослідженні та ознаками прогресуючої дихальної недостатності дозволяють припустити наявність респіраторного дистрес-синдрому дорослих (РДСВ). У разі виявлення РДСВ застосування препарату Зарсіо припиняють та призначають відповідне лікування. Хворим із супутньою кістковою патологією та остеопорозом, при тривалому (більше 6 місяців) застосуванні препарату Зарсіо рекомендується регулярно контролювати щільність кісткової тканини. У хворих із серповидноклітинною хворобою відмічені випадки розвитку гострого гемолітичного кризу (збільшення числа змінених клітин), іноді з летальним результатом. Хворим із серповидноклітинною хворобою необхідно з обережністю призначати препарат Зарсіо. При рентгенографії кісткової тканини у динаміці виявлено підвищення гемопоетичної активності кісткового мозку у відповідь на терапію фактором зростання. Ці дані слід враховувати під час аналізу результатів рентгенографії кісток. Рекомендації перед застосуванням Перед застосуванням препарату проводять візуальний контроль вмісту у попередньо заповненому шприці. Розчин має бути прозорим, без видимих частинок. Препарат не містить консервантів. Щоб уникнути мікробної контамінації, слід враховувати, що препарат Зарсіо у попередньо заповненому шприці призначений лише для одноразового використання. Рекомендації щодо розведення препарату Препарат Зарсіо можна вводити у розведеному вигляді у 5% (50 мг/мл) розчині декстрози. Розведення препарату здійснюють безпосередньо перед введенням, проте розведення його до концентрації менше 0.2 млн. ОД/мл (0.002 мг/мл); не рекомендується. При розведенні концентрації 1.5 млн. ОД/мл (0.015 мг/мл) необхідно додатково додати людський альбумін до досягнення концентрації 2 мг/мл. Наприклад, для досягнення об'єму розчину 20 мл та загальної дози препарату Зарсіо 30 млн. ОД (0.300 мг), необхідне додаткове додавання розчину альбуміну в обсязі 200 мг/мл (20% розчин). При розведенні у розчині декстрози препарат не поглинається склом та іншими матеріалами, які використовуються для інфузійного введення. Забороняється використовувати розчин хлориду натрію для розведення препарату Зарсіо! Одноразово протягом терміну придатності препарат можна зберігати при температурі не вище 25°С протягом 72 годин. Після розведення використовувати протягом 24 год. Вплив на здатність до керування автотранспортом та управління механізмами Не виявлено випадків несприятливого впливу препарату Зарсіо на швидкість психомоторних реакцій; не встановлено впливу препарату на здатність до керування автотранспортними засобами та механізмами.Умови відпустки з аптекЗа рецептомВідео на цю тему