ГлаксоСмитКляйн Трейдинг ЗАО
338,00 грн
333,00 грн
Склад, форма випуску та упаковкаАктивна речовина парацетамол 325 мг; феніраміну малеат 20 мг; фенілефрину гідрохлорид 10 мг; аскорбінова кислота 50 мг; Допоміжні речовини: натрію цитрату дигідрат - 120.74 мг, яблучна кислота - 50.31 мг, барвник сонячний захід жовтий - 0.098 мг, барвник хіноліновий жовтий - 0.094 мг, титану діоксид - 3.18 мг,2 лимонна кислота – 1221.79 мг, сахароза – 20 000 мг.Опис лікарської формиПорошок для приготування розчину для вживання (лимонний) білого кольору з жовтими вкрапленнями, сипкий, гранульований, без сторонніх частинок, з цитрусовим запахом; допускається наявність м'яких грудок.ХарактеристикаЗасіб для усунення симптомів ГРЗ та "застуди" (ненаркотичний аналгетик+судинозвужувальний засіб+H1-гістамінових рецепторів блокатор)Фармакотерапевтична групаКомбінований препарат, дія якого обумовлена компонентами, що входять до його складу. Має жарознижувальну, аналгетичну, судинозвужувальну дію, усуває симптоми "застуди". Звужує судини та усуває набряк слизової оболонки порожнини носа та носоглотки. Парацетамол має знеболювальну та жарознижувальну дію шляхом придушення синтезу простагландинів у ЦНС. Не впливає на функцію тромбоцитів та гемостаз. Фенірамін – протиалергічний засіб, блокатор гістамінових H1-рецепторів. Усуває алергічні симптоми, помірно дає седативний ефект, а також проявляє антимускаринову активність. Фенілефрин - альфа1-адреноміметик, що викликає звуження судин, усуває набряклість та гіперемію слизової оболонки порожнини носа.ФармакокінетикаПарацетамол Парацетамол швидко і практично повністю всмоктується із ШКТ. Cmax у плазмі досягається через 10-60 хв після прийому внутрішньо. Розподіляється у більшості тканин організму. Проникає через плацентарний бар'єр, що виділяється з грудним молоком. У терапевтичних концентраціях зв'язування з білками плазми незначне, але зростає зі збільшенням концентрації. Зазнає первинного метаболізму в печінці. Виводиться в основному із сечею у вигляді глюкуронідів та сульфатів. T1/2 становить від 1 до 3 год. Фенірамін Cmax феніраміну в плазмі досягається приблизно через 1-2.5 год. T1/2 фенирамина - 16-19 год. 70-83% дози виводиться з організму із сечею у вигляді метаболітів або у незміненому вигляді. Фенілефрин Фенілефрин всмоктується із ШКТ. Метаболізується при "першому проходженні" через стінку кишечника і в печінці, тому при внутрішньому прийомі фенілефрину гідрохлорид характеризується обмеженою біодоступністю. Cmax у плазмі досягається в інтервалі від 45 хв до 2 год. Виводиться нирками майже повністю у вигляді сульфатних сполук. T1/2 становить 2-3 год. Аскорбінова кислота Швидко і повністю всмоктується із ШКТ. Зв'язування з білками плазми – 25%. Виводиться у вигляді метаболітів із сечею. Аскорбінова кислота, прийнята у надмірних кількостях, швидко виводиться у незміненому вигляді із сечею.ІнструкціяВсередину. Вміст одного пакетика розчиняють в 1 склянці гарячої, але киплячої води. Приймають у гарячому вигляді. Повторну дозу можна приймати через кожні 4-6 годин (не більше 3-4 доз протягом 24 годин). ТераФлю® від грипу та застуди можна застосовувати у будь-який час доби, але найкращий ефект приносить прийом перед сном, на ніч. Якщо не спостерігається полегшення симптомів протягом 3 днів після початку застосування препарату, необхідно звернутися до лікаря. Не слід застосовувати ТераФлю від грипу та застуди більше 5 днів. У пацієнтів з порушенням функції печінки або синдромом Жільбер необхідно зменшити дозу або збільшити інтервал між прийомами. При нирковій недостатності тяжкого ступеня (КК У пацієнтів похилого віку корекція дози не потрібна.Показання до застосуванняСимптоматичне лікування інфекційно-запальних захворювань (ГРВІ, у т.ч. грипу), що супроводжуються високою температурою, ознобом, ломотою в тілі, головним та м'язовим болем, нежиттю, закладеністю носа, чханням.Протипоказання до застосуванняПідвищена чутливість до компонентів препарату; тяжкі серцево-судинні захворювання; артеріальна гіпертензія; портальна гіпертензія; цукровий діабет; гіпертиреоз; закритокутова глаукома; феохромоцитома; алкоголізм; дефіцит сахарази/ізомальтази, непереносимість фруктози, глюкозо-галактозна мальабсорбція; одночасний або протягом попередніх 2 тижнів прийом інгібіторів МАО; одночасний прийом трициклічних антидепресантів, бета-адреноблокаторів, інших симпатоміметиків; вагітність; період грудного вигодовування; дитячий вік до 12 років. З обережністю: при вираженому атеросклерозі коронарних артерій, серцево-судинних захворюваннях, гострому гепатиті, гемолітичній анемії, бронхіальній астмі, тяжких захворюваннях печінки або нирок, гіперплазії передміхурової залози, утрудненні сечовипускання внаслідок гіпертрофії передміхурової залози, глюкозо-6-фосфатдегідрогенази, вродженої гіпербілірубінемії (синдроми Жильбера, Дубіна-Джонсона та Ротора), при виснаженні, зневодненні, пилородуоденальної обструкції, виразці стенозу шлунка та/або дванадцятипалої кишки, епілепсії, при одночасному прийомі препаратів, здатних негативно впливати на печінку (наприклад, індуктори мікросомальних ферментів печінки); у пацієнтів з рецидивуючим утворенням уратного каміння в нирках.Вагітність та лактаціяНе рекомендується застосовувати ТераФлю від грипу та застуди при вагітності та в період лактації (грудного вигодовування).Побічна діяВизначення частоти побічних ефектів: дуже часто (≥ 1/10), часто (≥ 1/100 та < 1/10), нечасто (≥ 1/1000 та < 1/100), рідко (≥ 1/10 000 та < 1 /1000), дуже рідко (< 1/10 000), включаючи окремі повідомлення, частота невідома (за наявними даними визначити частоту неможливо). З боку системи кровотворення: дуже рідко – тромбоцитопенія, агранулоцитоз, лейкопенія, панцитопенія. Алергічні реакції: рідко – гіперчутливість (висипання, задишка, анафілактичний шок), кропив'янка, ангіоневротичний набряк; частота невідома – анафілактична реакція, синдром Стівенса-Джонсона, токсичний епідермальний некроліз. З боку нервової системи: часто – сонливість; рідко – запаморочення, біль голови. Порушення психіки: рідко – підвищена збудливість, порушення сну. З боку органу зору: рідко – мідріаз, парез акомодації, підвищення внутрішньоочного тиску. З боку серцево-судинної системи: рідко – тахікардія, відчуття серцебиття, артеріальна гіпертензія. З боку травної системи: часто – нудота, блювання; рідко – запор, сухість слизової оболонки порожнини рота, абдомінальний біль, діарея. З боку печінки та жовчовивідних шляхів: рідко – підвищення активності печінкових трансаміназ. З боку шкіри та підшкірних тканин: рідко – шкірний висип, свербіж, еритема. З боку сечовивідної системи: рідко – утруднення сечовипускання. Загальні реакції: рідко – нездужання. Якщо будь-які з вищезазначених побічних ефектів посилюються і з'являються будь-які інші побічні ефекти, пацієнт повинен звернутися до лікаря.Взаємодія з лікарськими засобамиПарацетамол Посилює ефекти інгібіторів МАО, седативних засобів, етанолу. Ризик гепатотоксичної дії парацетамолу підвищується при одночасному застосуванні барбітуратів, фенітоїну, фенобарбіталу, карбамазепіну, рифампіцину, ізоніазиду, зидовудину та інших індукторів мікросомальних ферментів печінки. При тривалому регулярному застосуванні парацетамолу можливе посилення антикоагулянтного ефекту варфарину та інших кумаринів, при цьому збільшується ризик кровотечі. Поодиноке застосування парацетамолу не має істотного впливу. Метоклопрамід підвищує швидкість всмоктування парацетамолу та зменшує час досягнення його Cmax у плазмі крові. Аналогічним чином домперидон може призвести до збільшення швидкості абсорбції парацетамолу. Парацетамол може призводити до збільшення T1/2 хлорамфеніколу. Парацетамол здатний зменшувати біодоступність ламотриджину, при цьому можливе зменшення ефективності ламотриджину через індукцію його метаболізму в печінці. Абсорбція парацетамолу може бути знижена при одночасному застосуванні з колестіраміном, але зниження всмоктування незначне, якщо колестірамін приймають на годину пізніше. Регулярне застосування парацетамолу одночасно з зидовудином може спричинити нейтропенію та підвищувати ризик пошкодження печінки. Пробенецид впливає на метаболізм парацетамолу. У пацієнтів, які одночасно застосовують пробенецид, дозу парацетамолу слід зменшити. Гепатотоксичність парацетамолу посилюється при тривалому надмірному вживанні етанолу (алкоголю). Парацетамол може вплинути на результати тесту визначення сечової кислоти з використанням преципітуючого реагенту фосфовольфрамату. Фенірамін Можливе посилення впливу інших речовин на ЦНС (наприклад, інгібіторів МАО, трициклічних антидепресантів, алкоголю, протипаркінсонічних препаратів, барбітуратів, транквілізаторів та наркотичних засобів). Фенірамін може пригнічувати дію антикоагулянтів. Фенілефрин Терафлю від грипу та застуди протипоказаний пацієнтам, які отримують або отримували інгібітори МАО протягом останніх 2 тижнів. Фенілефрин може потенціювати дію інгібіторів МАО та спричинити гіпертонічний криз. Одночасне застосування фенілефрину з іншими симпатоміметичними препаратами або трициклічними антидепресантами (наприклад, амітриптилін) може призвести до збільшення ризику небажаних реакцій з боку серцево-судинної системи. Фенілефрин може знижувати ефективність бета-адреноблокаторів та інших антигіпертензивних препаратів (наприклад, дебрізохіна, гуанетидину, резерпіну, метилдопи). Можливе підвищення ризику артеріальної гіпертензії та інших побічних ефектів із боку серцево-судинної системи. Одночасне застосування фенілефрину з дигоксином та серцевими глікозидами може підвищувати ризик порушення ритму серця або інфаркту міокарда. Одночасне застосування фенілефрину з алкалоїдами ріжків (ерготамін і метисергід) може збільшити ризик ерготизму.ПередозуванняСимптоми передозування обумовлені переважно парацетамолом. Парацетамол Симптоми: переважно виявляються після прийому 10-15 г парацетамолу. У тяжких випадках передозування парацетамол має гепатотоксичну дію, в т.ч. може спричинити некроз печінки. Також передозування може спричинити необоротну нефропатію та необоротне ураження печінки. Виразність передозування залежить від дози, тому пацієнтів слід попереджати про заборону одночасного прийому парацетамоловмісних препаратів. Виражений ризик отруєння особливо у пацієнтів похилого віку, у дітей, у пацієнтів із захворюваннями печінки, у випадках хронічного алкоголізму, у пацієнтів із виснаженням та у пацієнтів, які приймають індуктори мікросомальних ферментів печінки. Передозування парацетамолу може призвести до печінкової недостатності, енцефалопатії, коми та смерті. Симптоми передозування парацетамолом у перші 24 год: блідість шкірних покривів, нудота, блювання, анорексія, судоми. Біль у животі може бути першою ознакою ураження печінки і зазвичай не виявляється протягом 24-48 годин і іноді може проявитися пізніше, через 4-6 днів. Пошкодження печінки проявляється максимально через 72-96 год після прийому препарату. Також може з'явитися порушення метаболізму глюкози та метаболічний ацидоз. Навіть за відсутності ураження печінки може розвинутись гостра ниркова недостатність та гострий тубулярний некроз. Повідомлялося про випадки серцевої аритмії та розвитку панкреатиту. Лікування: введення ацетилцистеїну внутрішньовенно або перорально як антидот, промивання шлунка, прийом внутрішньо метіоніну можуть мати позитивний ефект принаймні протягом 48 годин після передозування. Рекомендовано прийом активованого вугілля, моніторинг дихання та кровообігу. У разі розвитку судом можливе призначення діазепаму. Фенірамін та фенілефрин (симптоми передозування об'єднані через ризик взаємного потенціювання парасимпатолітичного ефекту феніраміну та симпатоміметичного ефекту фенілефрину у разі передозування препарату) Симптоми: сонливість, до якої надалі приєднується занепокоєння (особливо у дітей), зорові порушення, висипання, нудота, блювання, головний біль, підвищена збудливість. запаморочення, безсоння, порушення кровообігу, кома, судоми, зміни поведінки, підвищення артеріального тиску та брадикардія. При передозуванні феніраміну повідомлялося про випадки атропіноподібного "психозу". Лікування: специфічний антидот відсутній. Необхідні звичайні заходи, що включають призначення активованого вугілля, сольових проносних, заходів щодо підтримки серцевої та дихальної функцій. Не слід призначати психостимулюючі засоби (метилфенідат) через небезпеку виникнення судом. При артеріальній гіпотензії можливе застосування вазопресорних препаратів. У разі підвищення АТ можливе внутрішньовенне введення альфа-адреноблокаторів, т.к. фенілефрин є селективним агоністом α1-адренорецепторів, отже гіпотензивний ефект при передозуванні слід лікувати шляхом блокування α1-адренорецепторів. При розвитку судом вводити діазепам.Запобіжні заходи та особливі вказівкиЗ обережністю: при вираженому атеросклерозі коронарних артерій, серцево-судинних захворюваннях, гострому гепатиті, гемолітичній анемії, бронхіальній астмі, тяжких захворюваннях печінки або нирок, гіперплазії передміхурової залози, утрудненні сечовипускання внаслідок гіпертрофії передміхурової залози, глюкозо-6-фосфатдегідрогенази, вродженої гіпербілірубінемії (синдроми Жильбера, Дубіна-Джонсона та Ротора), при виснаженні, зневодненні, пилородуоденальної обструкції, виразці стенозу шлунка та/або дванадцятипалої кишки, епілепсії, при одночасному прийомі препаратів, здатних негативно впливати на печінку (наприклад, індуктори мікросомальних ферментів печінки); у пацієнтів з рецидивуючим утворенням уратного каміння в нирках.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
1 052,00 грн
1 014,00 грн
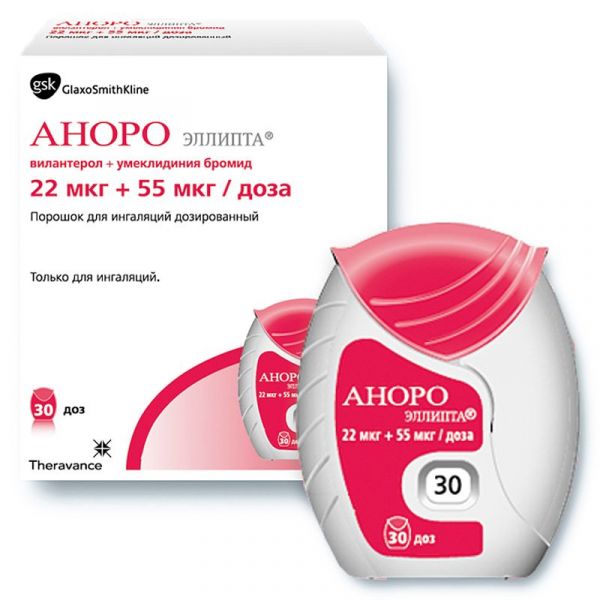
Склад, форма випуску та упаковкаПорошок для інгаляцій дозований, 22+55 мкг/доза - 1 доза/осередок*. Стрип з вілантеролом: активна речовина: вілантерол трифенатат мікронізований - 40 мкг (еквівалентно 25 мкг** вілантерол); допоміжні речовини: магнію стеарат – 125 мкг; лактози моногідрат – до 12,5 мг. Стрип з умеклідінієм: активна речовина: умеклідинію бромід мікронізований - 74,2 мкг (еквівалентно 62,5 мкг** умеклідинію); допоміжні речовини: магнію стеарат – 75 мкг; лактози моногідрат – до 12,5 мг. * Для компенсації втрат при наповненні осередків при виробництві готового препарату суміш вілантеролу та допоміжних речовин може закладатися у готовий препарат з надлишком до 8%, суміш умеклідинію та допоміжних речовин – з надлишком до 6%. ** Вказано номінальну кількість діючої речовини, доставлена кількість вілантеролу становить 22 мкг, умеклідинію – 55 та 113 мкг, що відповідає зазначеним дозам. Порошок для інгаляцій дозований, 22+55 мкг/доза, 22+113 мкг/доза. У пластиковому інгаляторі з корпусом світло-сірого кольору, червоною кришкою мундштука та лічильником доз, 30 доз. Інгалятор містить 2 алюмінієвих стриму, що ламінують, кожен з яких складається з 30 осередків, які містять порошок білого кольору. Інгалятор поміщений у багатошаровий контейнер з алюмінієвої фольги, що містить вологопоглинаючий пакетик. Контейнер запечатаний фольгою, що легко відкривається. 1 контейнер у картонній пачці.Опис лікарської формиПорошок: білий.Фармакотерапевтична групаБронходилатируюче.ФармакокінетикаПри інгаляційному застосуванні комбінації умеклідинію та вілантеролу фармакокінетика кожної сполуки була подібна до спостережуваної при застосуванні кожної діючої речовини окремо. З цієї причини фармакокінетика кожної речовини буде розглянута окремо. Всмоктування У здорових добровольців після інгаляції вілантеролу середня Cmax досягалася через 5-15 хв. Абсолютна біодоступність інгаляційного вілантеролу в середньому становила 27% з урахуванням незначного всмоктування речовини в порожнині рота. Після повторних інгаляцій вілантеролу через 6 днів досягався рівноважний стан із 2,4-кратним накопиченням. У здорових добровольців після інгаляції умеклідинію Cmax досягалася через 5-15 хв. Абсолютна біодоступність інгаляційного умеклідинію в середньому становила 13% з урахуванням незначного всмоктування речовини в порожнині рота. Після повторних інгаляцій умеклідинію через 7-10 днів досягався рівноважний стан з 1,5-2-кратним накопиченням. Після інгаляції 113 мкг умеклідину його системна експозиція була приблизно вдвічі вищою, що спостерігається після інгаляції препарату в дозі 55 мкг. Розподіл Після внутрішньовенного введення вілантеролу здоровим добровольцям середній Vss становив 165 л. Зв'язування з білками плазми людини in vitro в середньому дорівнює 94%. Після внутрішньовенного введення умеклідинію здоровим добровольцям середній Vd становив 86 л. Зв'язування з білками плазми людини in vitro в середньому дорівнює 89%. Метаболізм Дослідження in vitro показали, що вілантерол метаболізується головним чином під дією ізоферменту CYP3A4 системи цитохрому Р450 і є субстратом переносника Р-глікопротеїну (P-gp). Основним шляхом метаболізму є О-деалкілування з утворенням ряду метаболітів, які мають істотно нижчу бета1- та бета2-адреноміметичну активність. Метаболічний профіль плазми крові, визначений в організмі людини під час дослідження з використанням радіоактивних ізотопів після перорального прийому вілантеролу, узгоджується з високим метаболізмом першого проходження. Системна експозиція метаболітів незначна. Дослідження in vitro показали, що умеклідин метаболізується головним чином під дією ізоферменту CYP2D6 системи цитохрому Р450 і є субстратом переносника P-gp. Основним шляхом метаболізму умеклідинію є окислення (гідроксилування, О-деалкілування) з подальшою кон'югацією (в т.ч. глюкуронування), що призводить до утворення низки метаболітів з нижчою фармакологічною активністю або метаболітів, фармакологічна активність яких не встановлена. Системна експозиція таких метаболітів низька. Доступні фармакокінетичні дані, отримані при дослідженні на здорових добровольцях та пацієнтах з ХОЗЛ, вказують на відсутність змін системної експозиції (Cmax та середньої AUC) та прогнозованої експозиції при вивченні популяційної фармакокінетики вілантеролу та умеклідинію при їх спільному застосуванні порівняно з аналогічними обох компонентів окремо. При сумісному застосуванні сильного інгібітору ізоферменту CYP3A4 - кетоконазолу (400 мг) - спостерігалося підвищення середніх AUC0-t і Cmax вілантеролу на 65 і 22% відповідно. Збільшення експозиції вілантеролу не призводило до посилення системних ефектів, характерних для бета-агоністів: вплив на частоту серцевих скорочень, вміст калію в крові або інтервал QT (коригований за методом Фредеріка). Як умеклідин, так і вілантерол є субстратами P-gp.У здорових добровольців визначали вплив помірного інгібітора переносника P-gp верапамілу (240 мг 1 раз на добу) на фармакокінетику вілантеролу та умеклідинію у рівноважному стані. Вплив верапамілу на Cmax вілантерол або умеклідин не спостерігався. Відзначалося приблизно 1,4-кратне підвищення AUC умеклідину, при цьому AUC вілантеролу не змінилося. Виведення Плазмовий кліренс вілантеролу після внутрішньовенного введення становив 108 л/год. Після перорального прийому вілантеролу, міченого радіоактивним ізотопом, баланс мас показав, що 70% радіоактивної речовини виводилося нирками та 30% – кишечником. Виведення вілантеролу головним чином відбувалося метаболічним шляхом з подальшою екскрецією метаболітів нирками та кишечником. Після інгаляцій вілантеролу протягом 10 днів T1/2 із плазми склав у середньому 11 год. Плазмовий кліренс умеклідинію після внутрішньовенного введення становив 151 л/год. Через 192 години після внутрішньовенного введення близько 58% дози речовини, міченої радіоактивним ізотопом (або 73% виділеної радіоактивної речовини), було виведено кишечником, що вказує на секрецію даної сполуки в жовч. Нирками було виведено 22% дози речовини, міченої радіоактивним ізотопом (27% виділеної радіоактивної речовини), через 168 год. Через 168 год після перорального прийому препарату здоровими чоловіками основна маса радіоактивної речовини була виведена головним чином кишечником (92% прийнятої дози речовини, ізотопом, або 99% виділеної радіоактивної речовини). При пероральному прийомі нирками виводиться менше 1% дози речовини (1% виділеної радіоактивної речовини),що вказує на вельми незначне всмоктування за даного шляху введення препарату. Після повторних інгаляцій умеклідинію протягом 10 днів T1/2 із плазми склав у середньому 19 годин, при цьому від 3 до 4% незміненої речовини було виведено нирками у рівноважному стані. Особливі групи пацієнтів Пацієнти похилого віку. Популяційний фармакокінетичний аналіз показав подібність фармакокінетики вілантеролу та умеклідинію, визначеної у пацієнтів з ХОЗЛ у віковій групі 65 років і старше та у віковій групі молодше 65 років. Порушення функції нирок. При дослідженні пацієнтів з тяжким порушенням функції нирок не було отримано даних, що вказували на збільшення системної експозиції вілантеролу або умеклідину (Cmax та AUC). Відсутні ознаки змін зв'язування з білками у пацієнтів з порушенням ниркової функції порівняно зі здоровими добровольцями. Порушення функції печінки. При дослідженні пацієнтів з помірним порушенням функції печінки не було отримано даних, що вказують на збільшення системної експозиції вілантеролу або умеклідину (Cmax та AUC). Відсутні ознаки змін зв'язування з білками у пацієнтів із порушенням функції печінки порівняно зі здоровими добровольцями. Дослідження комбінації вілантеролу та умеклідинію у пацієнтів з тяжким порушенням функції печінки не проводилося. Інші групи пацієнтів. Дані популяційного аналізу фармакокінетики показали відсутність необхідності корекції дози вілантеролу або умеклідину залежно від віку, расової та статевої приналежності, застосування інгаляційних глюкокортикоїдів або маси тіла. При дослідженні пацієнтів із слабкою метаболічною активністю ізоферменту CYP2D6 не було отримано даних, що вказують на клінічно значущий вплив генетичного поліморфізму ізоферменту CYP2D6 на системну експозицію умеклідину.ФармакодинамікаМеханізм дії Препарат Аноро Еліпта® є комбінацією інгаляційного антагоніста мускаринових холінорецепторів тривалої дії та інгаляційного бета2-адреноміметика тривалої дії. Після пероральної інгаляції обидві сполуки мають місцеву дію на дихальні шляхи, викликаючи бронходилатацію за рахунок різних механізмів дії. Вілантерол відноситься до класу селективних агоністів бета2-адренергічних рецепторів тривалої дії (бета2-агоністів). Фармакологічні ефекти агоністів бета2-адренорецепторів, включаючи вілантерол, принаймні частково пов'язані зі стимуляцією внутрішньоклітинної аденілатциклази – ферменту, який каталізує перетворення АТФ на цАМФ. Підвищення рівня цАМФ призводить до розслаблення гладкої мускулатури бронхів та пригнічення вивільнення з клітин (насамперед із опасистих клітин) медіаторів реакцій гіперчутливості негайного типу. Умеклідин є антагоністом мускаринових рецепторів тривалої дії (також званий антихолінергіком). Він є похідним хінуклідином, що є антагоністом мускаринових рецепторів, який діє на мускаринові холінергічні рецептори різних підтипів. Умеклідиній має бронхорозширювальну дію шляхом конкурентного інгібування зв'язування ацетилхоліну з мускариновими ацетилхоліновими рецепторами гладкої мускулатури дихальних шляхів. Під час проведення доклінічних досліджень на моделях in vitro дана сполука демонструвала повільну оборотність дії на людські мускаринові рецептори підтипу М3, а на моделях in vivo була продемонстрована тривалість дії препарату після введення безпосередньо у легені. Фармакодинамічні ефекти У двох плацебо-контрольованих клінічних дослідженнях ефективності спостерігалося збільшення обсягу форсованого видиху за першу секунду (ОФВ1) після першої дози комбінації вілантеролу та умеклідину у перший день. Даний показник збільшився на 0,11 та 0,13 л через 15 хв після застосування препарату у дозуванні 22 + 55 мкг/доза та 22 + 113 мкг/доза, відповідно, порівняно з аналогічним показником при застосуванні плацебо (в обох випадках р Вплив комбінації вілантеролу та умеклідинію на тривалість інтервалу QT оцінювали у плацебо та моксифлоксацинконтрольованому дослідженні. 103 здорові добровольці застосовували комбінацію вілантеролу та умеклідинію протягом 10 днів 1 раз на добу в дозі 22 + 113 або 88 + 452 мкг/доза. Після багаторазового застосування даного препарату не спостерігалося клінічно значущого впливу на тривалість інтервалу QT (кориговане методом Фредеріка). Крім того, не спостерігалося клінічно значущого впливу комбінації вілантеролу та умеклідинію на серцевий ритм при 24-годинному холтерівському моніторуванні ЕКГ у 108 пацієнтів з ХОЗЛ, які отримували даний препарат протягом 6 міс (з них 53 пацієнти отримували препарат у дозі 22 + 5 і 55 - у дозі 22 + 113 мкг/доза 1 раз на добу), а також у 226 пацієнтів,отримували препарат у дозі 22 + 113 мкг/доза 1 раз на добу протягом 12 міс.ІнструкціяПри відкритті та закритті кришки інгалятора Еліпта без прийому лікарського препарату відбувається втрата однієї дози. Ця доза залишається закритою всередині інгалятора, але вона недоступна для прийому. Неможливо випадково отримати велику дозу або подвійну дозу за інгаляцію. Одна доза препарату готова до інгаляції після кожного відкриття кришки. Лічильник доз показує скільки доз лікарського препарату залишилося в інгаляторі. Перед початком використання інгалятора лічильник доз показує число 30. При кожному відкриванні кришки кількість доз зменшується на 1. Коли залишається менше 10 доз половина лічильника стає червоною. Після того, як витрачено останню дозу препарату, половина лічильника виділена червоним кольором, лічильник показує цифру 0. Це означає, що інгалятор порожній. При відкритті кришки після цього лічильник доз стане повністю червоним. Підготовка дози Не слід відкривати кришку до готовності до прийому препарату. Не слід струшувати інгалятор. 1. Опустити кришку до клацання. 2. Доза препарату готова до інгаляції, і на підтвердження цього лічильник зменшує кількість доз на одиницю. 3. Якщо лічильник не зменшив кількість доз після клацання, інгалятор не готовий до подачі дози лікарського препарату. У цьому випадку слід звернутися за телефоном або адресою, вказаною в підрозділі "За додатковою інформацією звертатися". 4. Не слід струшувати інгалятор. Інгаляція лікарського препарату 1. Утримуючи інгалятор на деякій відстані від рота, зробити видих максимальної глибини. Не слід видихати в інгалятор. 2. Помістити мундштук між губами та щільно обхопити його губами. Не закривати пальцями вентиляційний отвір. Губи повинні точно повторювати форму мундштуку інгалятора. 3. Зробити один глибокий, довгий, рівномірний вдих. Затримати подих наскільки можливо (принаймні на 3-4 с). 4. Прибрати інгалятор із рота. 5. Повільно та спокійно видихнути. При правильному використанні інгалятора пацієнт може не відчути смаку або не відчути надходження лікарського препарату. Закриття інгалятора При необхідності очистити мундштук, перед закриттям кришки слід використовувати суху паперову серветку. Підняти кришку до упору, досягши повного закриття мундштука.Показання до застосуванняПідтримуюча бронхорозширювальна терапія, спрямована на полегшення симптомів хронічної обструктивної хвороби легень.Протипоказання до застосуваннятяжкі алергічні реакції на білок молока або підвищена чутливість до діючих речовин або будь-якого іншого компонента, що входить до складу препарату, в анамнезі; діти віком до 18 років. З обережністю: після застосування симпатоміметиків та антагоністів мускаринових рецепторів, у т.ч. та препарату Аноро Еліпта®, з боку ССС можуть спостерігатися такі небажані реакції, як аритмія (наприклад, фібриляція передсердь та тахікардія). У зв'язку з цим, пацієнтам з тяжкими формами серцево-судинних захворювань препарат Аноро Еліпта слід призначати з обережністю. Враховуючи антимускаринову активність даного препарату, його слід обережно призначати пацієнтам із закритокутовою глаукомою або затримкою сечі.Вагітність та лактаціяДані щодо застосування комбінації вілантеролу та умеклідинію у вагітних жінок відсутні або обмежені. У доклінічних дослідженнях було виявлено репродуктивну токсичність при інгаляційному застосуванні вілантеролу. Застосування препарату Аноро Еліпта® у вагітних жінок допустиме лише в тому випадку, якщо потенційна користь для матері перевищує можливий ризик для плода. Дані про екскрецію вілантеролу або умеклідинію у грудне молоко людини відсутні. Однак інші бета2-агоністи визначаються у грудному молоці. Ризик проникнення препарату разом з молоком в організм новонародженої дитини не може бути виключений. Зважаючи на співвідношення користі терапії для матері та грудного вигодовування для дитини, необхідно прийняти рішення або про відміну препарату, або про припинення грудного вигодовування. Дані щодо впливу препарату Аноро Еліпта на фертильність людини відсутні. У доклінічних дослідженнях вплив вілантеролу або умеклідинію на фертильність не виявлено.Побічна діяПрофіль безпеки комбінації вілантеролу та умеклідину заснований на даних клінічних досліджень, у яких брали участь 2454 пацієнти з ХОЗЛ, які отримали під час дослідження не менше однієї дози комбінації вілантеролу та умеклідину. Усі пацієнти застосовували препарат 1 раз на добу; з них 1124 отримали препарат у дозуванні 22 + 55 мкг/доза та 1330 - 22 + 113 мкг/доза. Небажані реакції, представлені нижче, перераховані відповідно до ураження органів і систем органів і частотою народження. Частота народження визначається таким чином: дуже часто (≥1/10); часто (≥1/100 та Інфекційні та паразитарні захворювання: часто – фарингіт. Серце: нечасто — фібриляція передсердь, тахікардія. З боку дихальної системи, органів грудної клітки та середостіння: часто – кашель. З боку шлунково-кишкового тракту: часто – запор, сухість у роті.Взаємодія з лікарськими засобамиБета-адреноблокатори можуть послаблювати ефекти бета2-агоністів або діяти як антагоніст препаратів цієї групи, в т.ч. та вілантеролу. Слід уникати одночасного застосування неселективних та селективних бета-блокаторів, за винятком випадків наявності вагомих підстав для їх спільного застосування. Вілантерол – компонент препарату Аноро Еліпта® – піддається швидкому метаболізму головним чином у ШКТ та печінці за допомогою ізоферменту CYP3A4 системи цитохрому Р450. При одночасному призначенні препарату з сильними інгібіторами ізоферменту CYP3A4 (наприклад, кетоконазол) слід бути обережним, т.к. Існує можливість збільшення системної експозиції вілантеролу, що у свою чергу може призвести до підвищення ризику розвитку небажаних реакцій.Спосіб застосування та дозиІнгаляційно. Препарат Аноро Еліпта слід застосовувати щодня в один і той же час 1 раз на добу. Рекомендована доза Аноро Еліпта®: одна інгаляція 22 + 55 мкг/доза 1 раз на добу. Було виявлено, що у деяких пацієнтів застосування препарату Аноро Еліпта в дозі 22 + 113 мкг/доза 1 раз на добу надає додаткову перевагу щодо впливу на функцію легень та частоту застосування препаратів невідкладної допомоги. Максимальна доза становить одну інгаляцію Аноро Еліпта в дозі 22 + 113 мкг/доза 1 раз на добу. Особливі групи пацієнтів Діти. Даний препарат не застосовується для лікування пацієнтів віком до 18 років, зважаючи на показання для його призначення. Пацієнти похилого віку. Пацієнтам старше 65 років корекція дози не потрібна. Порушення функції нирок. Пацієнтам з порушенням функції нирок корекція дози не потрібна. Порушення функції печінки. Пацієнтам з порушенням функції печінки легкого або помірного ступеня тяжкості корекції дози не потрібне. Досліджень щодо застосування комбінації вілантеролу та умеклідинію у пацієнтів з тяжким порушенням функції печінки не проводилося. Рекомендації щодо застосування При першому використанні інгалятора Еліпта® немає потреби у перевірці правильності роботи або спеціальної підготовки інгалятора до експлуатації. Слід послідовно дотримуватися рекомендацій щодо застосування, наведених нижче. Інгалятор Еліпта® упакований у контейнер, що містить вологопоглинаючий пакетик із силікагелем, який не призначений для їжі чи інгаляцій. Цей пакетик слід утилізувати. Після виймання інгалятора з контейнера його кришка знаходиться у закритому положенні. Не слід відкривати її до готовності до прийому препарату.ПередозуванняПід час проведення клінічних досліджень не було отримано даних про передозування комбінації вілантеролу та умеклідинію. Симптоми: можливий розвиток симптомів та ознак, зумовлених дією окремих компонентів препарату, включаючи відомі небажані реакції, що розвиваються при впливі антагоністів мускаринових рецепторів (наприклад, сухість у роті, порушення акомодації та тахікардія) та ознаки, що спостерігаються при передозуванні іншими бета2-агоністами (наприклад, тремор, головний біль та тахікардія). Лікування: у разі передозування потрібна симптоматична терапія і при необхідності за хворим забезпечується відповідне спостереження. Подальше ведення хворих у разі передозування необхідно проводити відповідно до клінічних показань.Запобіжні заходи та особливі вказівкиДосліджень щодо застосування препарату Аноро Еліпта® у пацієнтів з бронхіальною астмою не проводилося, тому використовувати цей препарат для терапії в даній групі хворих не рекомендується. Препарат Аноро Еліпта® призначений для застосування як підтримуюча терапія ХОЗЛ. Не слід застосовувати цей препарат для усунення гострих симптомів, тобто. як терапія невідкладної допомоги при гострому епізоді бронхоспазму. Для усунення гострих симптомів необхідно використовувати бронходилататор короткої дії. Збільшення частоти застосування бронходилататорів короткої дії з метою усунення симптомів свідчить про погіршення контролю над захворюванням, у цьому випадку пацієнту потрібна консультація лікаря. Як і при інших видах інгаляційної терапії, застосування Аноро Еліпта може викликати парадоксальний бронхоспазм, який може бути небезпечним для життя. При розвитку парадоксального бронхоспазму необхідно припинити лікування препаратом, та за необхідності може бути призначена альтернативна терапія. Препарат Аноро Еліпта® призначений для підтримуючого лікування хворих на ХОЗЛ. У зв'язку з тим обставиною, що у загальній популяції ХОЗЛ суттєво переважають хворі віком від 40 років, при призначенні препарату пацієнтам до 40 років потрібне спірометрічне підтвердження діагнозу ХОЗЛ. Вплив на здатність керувати транспортними засобами та працювати з механізмами. Дослідження щодо вивчення впливу препарату Аноро Еліпта® на здатність до керування автотранспортом та роботи з механізмами не проводилися.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаРозчин - 0,5 мл: Діюча речовина: Фондапаринукс натрію – 2,5 мг; Допоміжні речовини: Натрію хлорид – 4,2 мг; Натрію гідроксид - у вигляді 0,005 М розчину використовують, якщо pH 8; Вода для ін'єкцій – до 0,5 мл. Розчин для підшкірного та внутрішньовенного введення 2,5 мг/0,5 мл. По 0,5 мл препарату в шприц з нейтрального скла типу I місткістю 1 мл, з'єднаний з голкою і закритий поршнем-пробкою з хлорбутилового еластомеру, з автоматичною системою безпеки. По 5 шприців у пластиковий піддон. По 2 піддони в картонну пачку разом із інструкцією з медичного застосування.Опис лікарської формиПрозорий або майже прозорий безбарвний розчин.Фармакотерапевтична групаАнтитромботичний засіб.ФармакокінетикаВсмоктування Після підшкірного введення фондапаринукс натрію повністю і швидко всмоктується (абсолютна біодоступність 100%). При одноразовому підшкірному введенні 2,5 мг фондапаринукс натрію молодим здоровим добровольцям максимальна концентрація в плазмі (середня Cmax = 0,34 мг/л) досягалася через 2 години після введення дози. Концентрації у плазмі крові, що становлять половину вищенаведеної максимальної концентрації, досягалися через 25 хвилин після введення. У здорових осіб похилого віку фармакокінетика фондапаринуксу натрію є лінійною в діапазоні доз 2-8 мг підшкірно. При одноразовому введенні на добу рівноважна концентрація в плазмі досягається через 3-4 дні при збільшенні в 1,3 рази значень Cmax і площі під фармакокінетичною кривою "концентрація-час" (AUC). Середні фармакокінетичні параметри фондапаринуксу натрію у стані рівноваги у хворих, які перенесли субституційні операції на тазостегновому суглобі та отримували препарат "Арикстра" підшкірно в дозі 2,5 мг на добу: Cmax - 0,39 мг/л (31 %), tmax - 2 ,8 год (18%) та Cmax-0,14 мг/л (56%). У хворих похилого віку, які перенесли операції з приводу перелому кульшового суглоба, рівноважні концентрації фондапаринукса натрію були: Cmax - 0,50 мг/л (32%), Cmin - 0,19 мг/л (58%). У пацієнтів з симптомами тромбозу глибоких вен та емболії легеневої артерії, які отримували фондапаринукс натрію 5 мг (при масі тіла менше 50 кг), 7,5 мг (при масі тіла від 50 до 100 кг) та 10 мг (при масі тіла понад 100 кг). ) підшкірно 1 раз на добу; реєструвалися подібні значення максимальних та мінімальних рівноважних концентрацій у плазмі при підборі доз відповідно до маси тіла у всіх вагових категоріях. Максимальні рівноважні концентрації препарату в плазмі варіювалися від 1,20 мг/л до 1,26 мг/л. Середні мінімальні рівноважні концентрації у плазмі у цих пацієнтів варіювалися від 0,46 мг/л до 0,62 мг/л. Розподіл У здорових добровольців фондапаринукс натрію при внутрішньовенному або підшкірному введенні, в основному, розподіляється в крові і лише в незначній мірі в міжклітинній рідині, оскільки обсяг розподілу в стані рівноваги і нестабільному стані становив 7-11 л. In vitro фондапарінукс натрію у високому ступені (не менше 94%) і специфічно зв'язується з антитромбіном III (AT III). Зв'язування фондапаринуксу натрію з іншими білками плазми, у тому числі з тромбоцитарним фактором IV, або еритроцитами незначне. Метаболізм In vivo метаболізм фондапаринуксу натрію не був вивчений, оскільки більша частина введеної дози препарату виводиться у незмінному вигляді із сечею у пацієнтів із нормальною функцією нирок. Виведення Фондапаринукс натрію виводиться нирками у незмінному вигляді. У здорових осіб 64 - 77% однієї дози препарату, введеної підшкірно або внутрішньовенно, виводиться із сечею протягом 72 годин. Період напіввиведення (T1/2) становить близько 17 годин у молодих здорових осіб і близько 21 години - у літніх здорових осіб. У пацієнтів з нормальною функцією нирок середнє значення кліренсу фондапаринуксу натрію становить 7,82 мл/хв. Особливі групи хворих Пацієнти з порушенням функції нирок Виведення фондапаринукса натрію відбувається повільніше у пацієнтів з нирковою недостатністю, оскільки він переважно виводиться нирками у незмінному вигляді. У пацієнтів, які отримують профілактичне лікування після операцій з приводу перелому кісток тазостегнового суглоба або заміщення тазостегнового суглоба, загальний кліренс фондапаринуксу натрію на 25 % нижче, ніж у пацієнтів з легкою нирковою недостатністю (кліренс креатиніну 50-80 мл/хв) у пацієнтів з помірною нирковою недостатністю (кліренс креатиніну 30-50 мл/хв) та на 55% нижче у пацієнтів з тяжкою нирковою недостатністю (кліренс креатиніну менше 30 мл/хв) порівняно з показниками у пацієнтів із нормальною функцією нирок. Відповідні остаточні періоди напіввиведення становлять 29 годин при помірній та 72 години при тяжкій формі ниркової недостатності.Аналогічний взаємозв'язок між кліренсом фондапаринуксу натрію та ступенем тяжкості ниркової недостатності спостерігався при лікуванні пацієнтів з тромбозом глибоких вен. Профілактика венозних тромбоемболічних ускладнень У фармакокінетичній моделі використовувалися дані про пацієнтів з кліренсом креатиніну менше 23,5 мл/хв, які перенесли операції на нижніх кінцівках та одержували фондапаринукс натрію. В результаті фармакокінетичного моделювання було показано, що використання фондапаринуксу натрію у пацієнтів з кліренсом креатиніну від 20 до 30 мл/хв у дозуванні 1,5 мг на добу або 2,5 мг через день відповідає такому у пацієнтів з легким та середнім ступенем тяжкості порушення функції нирок (кліренс креатиніну 30-80 мл/хв), які отримують 2,5 мг на добу. Внаслідок обмеженості даних, що є до цього часу, препарат "Арикстра" не повинен застосовуватися у пацієнтів з тяжкою нирковою недостатністю. Пацієнти з порушенням функції печінки Вважається, що концентрація вільного фондапаринуксу натрію в плазмі не змінюється при легкому та середньому ступені порушення функції печінки, тому на підставі фармакокінетики коригування дози немає необхідності. Після одноразового підшкірного введення фондапаринуксу натрію пацієнтам з порушенням функції печінки середнього ступеня тяжкості (функціональний клас В за класифікацією Чайлд-П'ю), Cmax та AUC знижувалися на 22-39% порівняно з пацієнтами з нормальною функцією печінки. Зниження концентрації фондапаринуксу натрію в плазмі пояснюється зменшенням зв'язування з антитромбіном III через знижений рівень цього ферменту в плазмі у пацієнтів з порушенням функції печінки, внаслідок чого збільшується виведення фондапаринуксу натрію нирками. Фармакокінетика фондапаринуксу натрію при тяжкому ступені печінкової недостатності не вивчалася. Діти: Фармакокінетичні параметри фондупаринуксу були охарактеризовані у фармакокінетичному аналізі на підставі даних забору крові у 24 дітей. Призначення один раз на день 0,1 мг/кг підшкірно у дітей засноване на аналогічній експозиції фондапаринукса, що спостерігається у дорослих при введенні рекомендованих доз для лікування тромбозу глибоких вен та тромбоемболії легеневої артерії. Пацієнти похилого віку Виведення фондапаринуксу натрію у пацієнтів старше 75 років уповільнюється. У дослідженні при введенні фондапаринукса натрію в дозі 2,5 мг з профілактичною метою після операцій з приводу перелому кісток тазостегнового суглоба або заміщення тазостегнового суглоба, загальний кліренс фондапаринуксу натрію був приблизно на 25% менше у пацієнтів у віці старше віком до 65 років. Аналогічний взаємозв'язок між кліренсом фондапаринуксу натрію та віком спостерігався при лікуванні пацієнтів з тромбозом глибоких вен. Підлога При корекції дози по масі тіла не було виявлено відмінностей між статями. Раса Запланованих досліджень фармакокінетичних відмінностей не проводилось. Проте випробування, що проводилися за участю здорових осіб азіатського походження (Японія), не виявили відмінностей у фармакокінетичному профілі, порівняно з таким, у здорових осіб європеоїдної раси. Аналогічно, не спостерігали відмінностей у кліренсі фондапаринуксу натрію між пацієнтами європеоїдної та негроїдної раси, які перенесли ортопедичні операції. Маса тіла У пацієнтів з масою тіла менше 50 кг загальний кліренс фондапаринуксу натрію знижений приблизно на 30%.ФармакодинамікаМеханізм дії Фондапаринукс натрію є синтетичним та селективним інгібітором активованого фактора X (Ха). Антитромботична активність фондапаринуксу натрію є результатом селективного пригнічення фактора Ха опосередкованого антитромбіном III (AT III). Вибірково зв'язуючись з AT III, фондапаринукс натрію потенціює (приблизно в 300 разів) вихідну здатність AT III нейтралізувати фактор Ха. Фондапаринукс натрію не інактивує тромбін (активований фактор Па) і не має дії на тромбоцити. Анти-Ха активність. Фармакодинаміка/фармакокінетика фондапаринуксу натрію визначається його концентраціями в плазмі, вираженими через анти-Ха-факторну активність. Для калібрувальної оцінки анти Ха активності може бути використаний тільки фондапаринукс натрію, для цього не підходить міжнародний стандарт гепарину або низькомолекулярні гепарини. Результатом такого калібрування є вираз концентрації фондапаринукса натрію в мг калібрувального фондапаринукса/літр. Фармакодинаміка У дозі 2,5 мг фондапаринукс натрію не впливає на результати звичайних коагуляційних тестів, таких як активований частковий тромбопластиновий час (АЧТВ), активований час згортання (АВС) або протромбіновий час (ПВ)/міжнародне нормалізоване відношення (МНО) у плазмі крові, ні на час кровотечі чи фібринолітичну активність. Однак були отримані рідкісні спонтанні повідомлення про подовження АЧТВ при вживанні фондапаринукс натрію в дозі 2,5 мг. Фондапаринукс натрію не дає перехресних реакцій із сироваткою хворих з гепариніндукованою тромбоцитопенією II типу.ІнструкціяЗапобіжник голки. Поршень. Тримач. Захисний корпус. Техніка підшкірного введення Слід прийняти положення "сидячи" або "лежачи". Виберіть місце в нижній частині живота, щонайменше 5 см нижче пупка. Переважно вводити препарат у праву та ліву сторони передньої черевної стінки по черзі (це допоможе зменшити дискомфорт у місці ін'єкції). Допускається введення у стегно. Зніміть захисний ковпачок, спочатку прокрутивши, а потім потягнувши його прямою лінією від тіла шприца. Примітка: не торкайтеся голки після зняття ковпачка і не допускайте контакту відкритої голки з будь-якими поверхнями. Допускається поява бульбашок повітря, не слід видаляти їх із шприца перед ін'єкцією. Тримайте шприц міцно. Голку слід вводити перпендикулярно, а не під кутом, на всю довжину защемлену складку шкіри, яку необхідно утримувати великим і вказівним пальцями до закінчення введення розчину. Потім акуратно видаляють голку. Не слід розтирати місце застосування препарату після ін'єкції. Після виконання ін'єкції на використаний шприц встановлюється система захисту: утримуючи використаний шприц в одній руці за захисний корпус, іншою рукою тягнуть за тримач для вивільнення клямки та зсуву корпусу для захисту голки до чування, що позначає фіксацію захисного корпусу. Після цього шприц може бути підданий утилізації відповідно до звичайної процедури видалення медичних відходів.Показання до застосуванняПрофілактика - венозних тромбоемболічних ускладнень у пацієнтів, які зазнають "великих" ортопедичних операцій нижніх кінцівок, таким як при: переломі кісток тазостегнового суглоба, включаючи тривалу профілактику у післяопераційному періоді; операції із заміщення колінного суглоба; операції із заміщення тазостегнового суглоба. Профілактика венозних тромбоемболічних ускладнень у пацієнтів, які зазнають операцій на черевній порожнині, за наявності факторів ризику тромбоемболічних ускладнень. Профілактика венозних тромбоемболічних ускладнень у пацієнтів нехірургічного профілю за наявності факторів ризику таких ускладнень через обмеження рухливості в гострому періоді захворювання. Лікування тромбозу глибоких вен. Лікування тромбоемболії легеневої артерії за винятком гемодинамічно нестабільних пацієнтів або пацієнтів, які потребують тромболітичної терапії або емболектомії. Лікування гострого коронарного синдрому, вираженого як: про нестабільна стенокардія або інфаркт міокарда без підйому сегмента ST у пацієнтів, яким не показано екстрене (протягом Лікування гострого симптоматичного тромбозу поверхневих вен нижніх кінцівок без супутнього тромбозу глибоких вен.Протипоказання до застосуванняПідвищена чутливість до фондапаринукса натрію або будь-якого іншого компонента препарату. Активна клінічно значуща кровотеча. Гострий бактеріальний ендокардит. Тяжка ниркова недостатність (кліренс креатиніну З обережністю: Не рекомендується використання фондапаринуксу натрію безпосередньо перед проведенням та під час проведення первинного черезшкірного коронарного втручання (ЧКВ) у пацієнтів з інфарктом міокарда з підйомом сегмента ST. Монотерапія фондапаринуксом натрію не рекомендується у пацієнтів з інфарктом міокарда без підйому сегмента ST та з підйомом сегмента ST при не первинному ЧКВ; слід оцінити можливість поєднаного призначення нефракціонованих гепаринів. Наявні клінічні дані щодо поєднаного застосування фондапаринуксу натрію та нефракціонованих гепаринів при не первинному ЧКВ обмежені. Препарат "Арикстра", як та інші антикоагулянти, необхідно застосовувати з обережністю у хворих з підвищеним ризиком кровотечі, тобто. при таких видах патології як вроджені або набуті порушення системи згортання крові у формі кровоточивості, виразкова хвороба шлунка та 12-палої кишки у стадії загострення та нещодавно перенесені внутрішньочерепні крововиливи, тяжкі порушення функції печінки, а також невдовзі після хірургічного втручання на головному або спинному. офтальмологічних операцій. До груп підвищеного ризику розвитку кровотеч на фоні застосування антикоагулянтів відносяться: пацієнти віком від 75 років, пацієнти з масою тіла менше 50 кг, пацієнти з помірною нирковою недостатністю (кліренс креатиніну менше 50 мл/хв). При призначенні препарату "Арикстра" пацієнтам, віднесеним до груп ризику, рекомендується бути обережними. При лікуванні нестабільної стенокардії або інфаркту міокарда без підйому сегмента ST та інфаркту міокарда з підйомом сегмента ST слід бути обережним при поєднаному застосуванні фондапаринуксу натрію з іншими лікарськими препаратами, що збільшують ризик кровотечі (наприклад, інгібіторами GPIIb/IIIa).Вагітність та лактаціяНакопичені на сьогодні дані про застосування препарату "Арикстра" у вагітних недостатні, тому препарат "Арикстра" не слід призначати вагітним, за винятком випадків, коли очікувана користь перевищує потенційний ризик для плода. У період застосування препарату "Арикстра" годування груддю не рекомендується.Побічна діяНебажані реакції, представлені нижче, перераховані відповідно до ураження органів і систем органів і частотою народження. Частота народження визначається таким чином: дуже часто (≥1/10), часто (≥ 1/100 та < 1/10), нечасто (≥ 1/1 000 та < 1/100), рідко (≥ 1/10 000 та <1/1000), дуже рідко (<1/10000). Дані небажані явища слід розглядати у хірургічному та терапевтичному контексті залежно від показань. Інфекційні та паразитарні захворювання - Рідко: інфікування післяопераційної рани. Порушення з боку крові та лімфатичної системи - Часто: анемія, кровотеча (різної локалізації, включаючи рідкісні випадки внутрішньочерепних та/або внутрішньомозкових та заочеревинних крововиливів та/або кровотеч), пурпуру; Нечасто: тромбоцитопенія, тромбоцитемія, аномалія тромбоцитів, порушення згортання. Порушення з боку імунної системи - Рідко: алергічні реакції (включаючи дуже рідкісні повідомлення про ангіоневротичний набряк, анафілактоїдну та/або анафілактичну реакції). Порушення з боку обміну речовин та харчування - Рідко: гіпокаліємія. Порушення з боку нервової системи: - Нечасто: головний біль; Рідко: тривога, сплутаність свідомості, запаморочення, просторова дезорієнтація, сонливість. Порушення з боку судин: - Рідко: артеріальна гіпотензія. Порушення з боку дихальної системи, органів грудної клітки та середостіння - Рідко: задишка, кашель. Порушення з боку шлунково-кишкового тракту: - Нечасто: нудота, блювання; Рідко: біль у животі, диспепсія, гастрит, запор, діарея. Порушення з боку печінки та жовчовивідних шляхів: - Нечасто: аномальні результати печінкових проб, підвищення концентрації ферментів печінки в крові; Рідко: підвищення концентрації білірубіну у крові. Порушення з боку шкіри та підшкірних тканин - Нечасто: висипання, свербіж, виділення з рани. Загальні розлади та порушення у місці введення - Часто: набряк; Нечасто: пропасниця, периферичний набряк; Рідко: реакції в місці ін'єкції, біль у грудній клітці, біль у нижніх кінцівках, стомлюваність, гіперемія обличчя (припливи), синкопальні стани, набряк геніталій.Взаємодія з лікарськими засобамиФондапаринукс натрію не інгібує ізоферменти групи цитохрому Р450 (CYP1A2, CYP2A6, CYP2C9, CYP2C19, CYP2D6, CYP2E1 або CYP3A4) in vitro. Отже, не слід очікувати на взаємодію препарату "Арикстра" in vivo з іншими лікарськими препаратами на рівні пригнічення метаболізму, опосередкованого системою CYP. Оскільки зв'язування фондапаринуксу натрію з білками плазми, за винятком АТШ, незначне, не слід очікувати на взаємодію з іншими лікарськими речовинами на рівні конкурентного зв'язування з білками плазми крові. У клінічних дослідженнях фондапаринуксу натрію було показано, що його спільне призначення з пероральними антикоагулянтами (варфарином), антиагрегантами (ацетилсаліцилової кислотою), нестероїдними протизапальними препаратами (піроксикамом) і серцевими глікозидами (дигоксином) Фондапаринукс натрію не впливав ні на активність варфарину, ні на час кровотечі під час лікування ацетилсаліцилової кислотою або піроксикамом, ні на фармакокінетику та фармакодинаміку дигоксину в рівноважному стані. У зв'язку з відсутністю даних щодо сумісності розчин препарату "Арикстра" не слід змішувати з іншими лікарськими засобами.Спосіб застосування та дозиМісцями підшкірного введення повинні бути поперемінно ліва та права передньобічні поверхні передньої черевної стінки. Щоб уникнути втрати препарату, не слід перед ін'єкцією видаляти бульбашки повітря зі шприца. Голка повинна вводитися на всю довжину перпендикулярно до складки шкіри, затиснутої між великим і вказівним пальцем; складку шкіри не розтискають протягом усього введення. Препарат Арикстра призначений для використання лише під контролем лікаря. Пацієнту дозволяється самостійно проводити підшкірні ін'єкції, тільки якщо лікар вважає це за необхідне, з обов'язковим подальшим наглядом у лікаря і лише після проведення відповідного навчання техніці проведення підшкірної ін'єкції. внутрішньовенне введення (перша доза тільки у пацієнтів при інфаркті міокарда з підйомом сегмента ST). Препарат Арикстра водиться безпосередньо в катетер або з використанням міні-контейнерів з 0,9% розчином хлориду натрію (25 або 50 мл), в якому попередньо розводиться препарат. При використанні препарату Арикстра в шприцах, щоб уникнути втрати препарату, не слід перед ін'єкцією видаляти бульбашки повітря зі шприца. Після ін'єкції катетер промити достатньою кількістю 0,9% розчину для забезпечення повної дози препарату. При введенні з використанням міні-контейнерів інфузія повинна проводитись протягом 1-2 хвилин. Дорослі Профілактика венозних тромбоемболічних ускладнень Ортопедична та порожнинна хірургія Рекомендована доза препарату Арикстра становить 2,5 мг підшкірно 1 раз на добу після операції. Початкову дозу вводять не раніше ніж через 6 годин після завершення операції за умови заможного гемостазу. Курс лікування має тривати протягом періоду підвищеного ризику розвитку венозних тромбоемболічних ускладнень, зазвичай до переведення пацієнта на амбулаторний режим, не менше 5-9 днів. Досвід показує, що для пацієнтів, які зазнали хірургічного втручання з приводу перелому кісток кульшового суглоба, тривалість періоду підвищеного ризику розвитку венозних тромбоемболічних ускладнень перевищує 9 днів після операції. Для таких пацієнтів має бути ухвалено рішення про продовження профілактичного застосування препарату Арикстра до 24 днів. Пацієнти нехірургічного профілю з наявністю факторів ризику тромбоемболічних ускладнень Рекомендована доза препарату Арикстра становить 2,5 мг 1 раз на добу. Тривалість лікування у разі становить від 6 до 14 днів. Лікування тромбозу глибоких вен та тромбоемболії легеневої артерії Рекомендована доза препарату Арикстра у вигляді підшкірної ін'єкції 1 раз на добу становить: 5 мг для пацієнтів із масою тіла менше 50 кг; 7,5 мг для пацієнтів з масою тіла 50-100 кг; 10 мг для пацієнтів із масою тіла понад 100 кг. Лікування має тривати не менше 5 днів і припинятися не раніше, ніж буде можливий повний переведення на адекватну терапію пероральними антикоагулянтами, тобто при досягненні значень міжнародного нормалізованого відношення (МНО) від 2 до 3. Додавати до терапії антагоністи вітаміну К необхідно якомога раніше як правило, не пізніше 72 годин. Зазвичай тривалість курсу препаратом Арикстра становить від 5 до 9 днів. Лікування нестабільної стенокардії або інфаркту міокарда без підйому сегмента ST Рекомендована доза препарату Арикстра становить 2,5 мг 1 раз на добу. Лікування слід розпочинати якнайшвидше після встановлення діагнозу та продовжувати протягом 8 днів або до виписки пацієнта зі стаціонару, якщо вона відбулася раніше, ніж через 8 днів. Якщо хворому передбачається проведення ЧКВ на фоні лікування препаратом Арикстра, в ході ЧКВ слід вводити нефракціонований гепарин (НФГ) відповідно до стандартної практики, прийнятої в даному лікувальному закладі; при цьому необхідно враховувати ризик розвитку кровотеч, який є у хворого, і те, що на рівень цього ризику впливає, зокрема, і час, що минув з моменту введення останньої дози препарату Арикстра. Час відновлення препарату Арикстра після видалення катетера повинен визначатися на підставі клінічного стану пацієнта. У клінічних дослідженнях лікування препаратом Арикстра відновлювалося не раніше ніж через 2 години після видалення катетера. У пацієнтів, які піддаються аортокоронарному шунтуванню (АКШ), при можливості препарат Арикстра не вводять протягом 24 годин до операції. Введення препарату Арикстра може бути відновлено через 48 годин після АКШ. Лікування інфаркту міокарда з підйомом сегмента ST Рекомендована доза препарату Арикстра становить 2,5 мг 1 раз на добу. Першу дозу препарату вводять внутрішньовенно, наступні дози вводять підшкірно. Лікування слід розпочинати якнайшвидше після встановлення діагнозу та продовжувати протягом 8 днів або до виписки пацієнта зі стаціонару, якщо вона відбулася раніше, ніж через 8 днів. Якщо хворому передбачається проведення не первинного ЧКВ на фоні лікування препаратом Арикстра, в ході ЧКВ слід вводити НФГ відповідно до стандартної практики, прийнятої в даному лікувальному закладі; при цьому необхідно враховувати ризик розвитку кровотеч, який є у пацієнта, і те, що на рівень цього ризику впливає, зокрема, і час, що минув з моменту введення останньої дози препарату. Час відновлення препарату Арикстра після видалення катетера повинен визначатися на підставі клінічного стану пацієнта. У клінічних дослідженнях лікування препаратом Арикстра відновлювалося не раніше ніж через 3 години після видалення катетера. У пацієнтів, які піддаються АКШ, при можливості препарат Арикстра не вводять протягом 24 годин до операції. Введення препарату може бути відновлено через 48 годин після АКШ. Лікування тромбозу поверхневих вен Рекомендована доза препарату Арикстра становить 2,5 мг підшкірно 1 раз на добу. Показанням до застосування препарату Арикстра в дозі 2,5 мг є гострий, симптоматичний, ізольований, спонтанний тромбоз поверхневих вен нижніх кінцівок, при якому довжина ураженої ділянки становить не менше 5 см, і відповідне ураження було документовано на підставі результатів ультразвукового дослідження або інших об'єктивних методів. . Лікування слід починати якнайшвидше після встановлення діагнозу та після виключення супутнього тромбозу глибоких вен або тромбозу поверхневих вен довжиною не більше 3 см від сафенофеморального сполучення. У пацієнтів з високим ризиком тромбоемболічних ускладнень тривалість лікування повинна становити не менше ніж 30 і не більше 45 днів.Пацієнту дозволяється самостійно проводити підшкірні ін'єкції, тільки якщо лікар вважає це за необхідне, з обов'язковим подальшим наглядом у лікаря і лише після проведення відповідного навчання техніці проведення підшкірної ін'єкції. - Пацієнти, які потребують хірургічного втручання або інших інвазивних процедур. Пацієнти з тромбозом поверхневих вен, які потребують хірургічного втручання або інших інвазивних процедур, по можливості не повинні отримувати фондапаринукс протягом не менше 24 годин перед хірургічною операцією. Застосування фондапаринукса можна відновити не менше ніж через 6 годин після відновлення гемостазу. Особливі групи пацієнтів Діти Застосування препарату Арикстра не рекомендовано у дітей віком до 17 років через відсутність даних про ефективність та безпеку. Пацієнти похилого віку (старше 75 років) Препарат Арикстра слід застосовувати з обережністю у пацієнтів похилого віку, тому що з віком знижується функція нирок. У літніх пацієнтів, які піддаються хірургічному втручанню, необхідно суворо дотримуватись часу введення першої дози препарату Арикстра. Пацієнти з низькою масою тіла Профілактика венозної тромбоемболії та лікування нестабільної стенокардії або інфаркту міокарда без або з підйомом сегмента ST У пацієнтів з масою тіла менше 50 кг є підвищений ризик розвитку кровотечі. Швидкість виведення фондапарінукса знижується при зменшенні маси тіла. Препарат Арикстра слід застосовувати з обережністю цієї групи пацієнтів. Лікування тромбозу поверхневих вен Ефективність та безпека застосування препарату Арикстра у пацієнтів з масою тіла менше 50 кг не вивчалися, тому його застосування у таких пацієнтів не рекомендується. Пацієнти з порушенням функції нирок Профілактика венозної тромбоемболії Не слід призначати препарат Арикстра пацієнтам із кліренсом креатиніну менше 20 мл/хв. Якщо кліренс креатиніну становить від 20 до 50 мл/хв, дозу слід зменшити до 1,5 мг один раз на добу. При легкому порушенні функції нирок (кліренс креатиніну більше 50 мл/хв) зниження дози не потрібне. Лікування нестабільної стенокардії або інфаркту міокарда без або з підйомом сегмента ST Застосування препарату Арикстра не рекомендовано для застосування у пацієнтів з кліренсом креатиніну менше 20 мл/хв. Корекція дози не потрібна у пацієнтів з кліренсом креатиніну більше 20 мл/хв. Лікування тромбозу поверхневих вен Не слід призначати препарат Арикстра пацієнтам із кліренсом креатиніну менше 20 мл/хв. Якщо кліренс креатиніну становить від 20 до 50 мл/хв, дозу слід зменшити до 1,5 мг один раз на добу. При легкому порушенні функції нирок (кліренс креатиніну більше 50 мл/хв) зниження дози не потрібне. Безпека та ефективність застосування препарату в дозі 1,5 мг не вивчалися. Пацієнти з порушенням функції печінки Профілактика венозної тромбоемболії та лікування нестабільної стенокардії або інфаркту міокарда без або з підйомом сегмента ST Для пацієнтів з порушенням функції печінки легкого та середнього ступеня тяжкості корекції дози препарату Арикстра не потрібне. Пацієнтам з тяжким ступенем печінкової недостатності препарат Арикстра слід призначати з обережністю, оскільки застосування цього препарату у цій групі пацієнтів не вивчалось. Лікування тромбозу поверхневих вен Ефективність та безпека застосування препарату Арикстра у пацієнтів з тяжким ступенем печінкової недостатності не вивчалися, тому застосування препарату у цієї групи пацієнтів не рекомендується.ПередозуванняСимптоми Дози препарату "Арикстра", що перевищують рекомендовані, можуть призвести до підвищення ризику кровотечі. Лікування Передозування, ускладнене кровотечею, має вести до відміни препарату "Арикстра" та до пошуку первинної причини. Необхідно прийняти рішення про вибір методу для початку відповідного лікування, яке може включати хірургічний гемостаз, поповнення крововтрати, переливання свіжозамороженої плазми, плазмаферез.Запобіжні заходи та особливі вказівкиПрепарат Арикстра призначений тільки для підшкірного та внутрішньовенного застосування. Чи не застосовувати внутрішньом'язово! Кровотеча Фондапаринукс слід застосовувати з обережністю у пацієнтів з підвищеним ризиком кровотеч через спадкові або набуті порушення згортання крові (наприклад, число тромбоцитів менше 50 000/мм3), захворювань шлунково-кишкового тракту з виразками в активній фазі, нещодавно перенесеного внутрішньочерепа. головному, спинному мозку або органах зору, а також в спеціальних групах пацієнтів, як описано нижче. Не слід застосовувати одночасно з фондапарінуксом для профілактики венозних тромбоемболічних ускладнень препарати, під дією яких підвищується ризик кровотечі. До таких препаратів належать дезирудин, фібринолітичні засоби, антагоністи глікопротеїнових рецепторів IIb/IIIа тромбоцитів, гепарин, гепариноїди або низькомолекулярний гепарин. При необхідності можна проводити супутню терапію антагоністом вітаміну К. Інші антиагрегантні лікарські препарати (ацетилсаліцилову кислоту, дипіридамол, сульфінпіразон, тиклопідин або клопідогрел) та нестероїдні протизапальні препарати слід застосовувати з обережністю. У разі нагальної потреби у супутньому застосуванні таких препаратів потрібне ретельне спостереження за пацієнтом. ЧКВ та ризик тромбоутворення у провідникових катетерах Не рекомендується використання фондапаринуксу безпосередньо перед проведенням та під час проведення первинних ЧКВ у пацієнтів при інфаркті міокарда з підйомом сегмента ST. Аналогічним чином, у пацієнтів з нестабільною стенокардією або інфарктом міокарда без підйому сегмента ST у ситуаціях, що загрожують життю, що викликають необхідність екстреної реваскуляризації, не рекомендується застосовувати фондапаринукс перед ЧКВ та під час нього. Це пацієнти з рефрактерною або рецидивною стенокардією, пов'язаною з динамічним відхиленням сегмента ST, серцевою недостатністю, що загрожують життю аритміями або гемодинамічною нестабільністю. Монотерапія фондапаринуксом не рекомендується у пацієнтів при нестабільній стенокардії або інфаркті міокарда без підйому сегмента ST та при інфаркті міокарда з підйомом сегмента ST під час не первинного ЧКВ через підвищений ризик утворення тромбів у провідникових катетерах. Тому згідно зі стандартною практикою лікування слід оцінити можливість поєднаного призначення НФГ. Тромбоз поверхневих вен Слід виключити супутній тромбоз глибоких вен або тромбоз поверхневих вен, при якому уражена ділянка локалізована протягом не більше 3 см від сафенофеморального сполучення, оскільки застосування препарату Арикстра в дозі 2,5 мг не вивчалося за наявності вищевказаних діагнозів. Ефективність і безпека фондапаринуксу в дозі 2,5 мг не вивчалася у наступних груп пацієнтів: пацієнти з тромбозом поверхневих вен після склеротерапії або ускладнень в інтравенозному руслі, пацієнти з тромбозом поверхневих вен в анамнезі в попередні 3 місяці, пацієнти з 6 місяців або пацієнти, які мають активну злоякісну пухлину. Спинномозкова/епідуральна анестезія При застосуванні препарату Арикстра одночасно з проведенням спинномозкової/епідуральної анестезії або люмбальної пункції під час проведення "великих" ортопедичних операцій не можна виключити можливість появи епідуральних або спинальних гематом, які можуть призводити до тривалого або постійного паралічу. Ризик цих рідкісних явищ може підвищуватись при післяопераційному застосуванні постійних епідуральних катетерів або одночасному введенні інших лікарських засобів, що впливають на гемостаз. Літні пацієнти Пацієнти похилого віку більш схильні до ризику кровотечі, ніж решта популяції. Оскільки функція нирок зазвичай знижується з віком, у пацієнтів похилого віку виведення фондапаринуксу може бути знижене, і таким чином експозиція збільшена. Препарат Арикстра у пацієнтів похилого віку слід застосовувати з обережністю. Низька маса тіла Профілактика венозних тромбоемболічних ускладнень та лікування нестабільної стенокардії або інфаркту міокарда без або з підйомом сегмента ST У пацієнтів з масою тіла менше 50 кг є підвищений ризик розвитку кровотечі. Швидкість виведення фондапарінукса знижується при зменшенні маси тіла. Препарат Арикстра слід застосовувати з обережністю цієї групи пацієнтів. Лікування тромбозу поверхневих вен Немає достатніх клінічних даних щодо застосування фондапаринуксу у пацієнтів з масою тіла менше 50 кг, тому його застосування у таких пацієнтів не рекомендується. Порушення функції нирок Фондапаринукс, в основному, виводиться нирками. Профілактика венозних тромбоемболічних ускладнень У пацієнтів при кліренсі креатиніну менше 50 мл/хв, підвищується ризик кровотеч та венозних тромбоемболічних ускладнень, тому фондапаринукс слід застосовувати з обережністю. Немає достатніх клінічних даних щодо застосування фондапаринуксу у пацієнтів з кліренсом креатиніну менше 30 мл/хв. Лікування нестабільної стенокардії або інфаркту міокарда без або з підйомом сегмента ST Є обмежені клінічні дані щодо застосування фондапаринуксу у пацієнтів при нестабільній стенокардії або інфаркті міокарда без підйому сегмента ST, та при інфаркті міокарда з підйомом сегмента ST, та кліренсом креатиніну в діапазоні 20-30 мл/хв, тому можливість застосування у таких пацієнтів оцінюється точки зору співвідношення очікуваної користі можливого ризику. Лікування тромбозу поверхневих вен Фондапаринукс не рекомендується застосовувати у пацієнтів з кліренсом креатиніну менше 20 мл/хв. У пацієнтів з кліренсом креатиніну в діапазоні 20-50 мл/хв доза повинна бути знижена до 1,5 мг один раз на добу. Ефективність та безпека дози 1,5 мг не вивчалися. Тяжкі порушення функції печінки Профілактика венозних тромбоемболічних ускладнень та лікування нестабільної стенокардії або інфаркту міокарда без або з підйомом сегмента ST Корекція дози при застосуванні цієї групи пацієнтів не потрібна. Однак у зв'язку з дефіцитом факторів згортання крові у пацієнтів з важкими формами ураження печінки підвищується ризик розвитку кровотечі, тому застосовувати препарат Арикстра у таких пацієнтів слід з обережністю. Лікування тромбозу поверхневих вен Немає достатніх даних про застосування фондапаринуксу у цієї групи пацієнтів. Тому його застосування у цій групі пацієнтів не рекомендується. Гепариніндукована тромбоцитопенія Препарат Арикстра слід застосовувати з обережністю у пацієнтів з гепариніндукованою тромбоцитопенією в анамнезі. До цього часу не проводилися спеціальні клінічні дослідження з вивчення ефективності та безпеки препарату Арикстра у пацієнтів з гепариніндукованою тромбоцитопенією ІІ типу. Були отримані рідкісні повідомлення про розвиток гепариніндукованої тромбоцитопенії у пацієнтів, які отримували фондапаринукс. Фондапаринукс не зв'язується з 4-им тромбоцитарним фактором і не має перекресних сироваткових реакцій у пацієнтів з гепариніндукованою тромбоцитопенією II типу. Алергія на латекс Основа голки готового градуйованого шприца може містити сухий натуральний латекс, який потенційно може викликати аллергічну реакцію в осіб із гіперчутливістю до латексу. Вплив на здатність до керування автотранспортом та управління механізмами Досліджень щодо вивчення впливу препарату на здатність водити транспорт та працювати на верстатах не проводилося.Умови відпустки з аптекЗа рецептомВідео на цю тему
450,00 грн
Склад, форма випуску та упаковкаПорошок для приготування суспензії для внутрішнього прийому білого або майже білого кольору, з характерним запахом; при розведенні утворюється суспензія білого або майже білого кольору, при стоянні повільно утворюється осад білого або майже білого кольору. 5 мл готової сусп. Активні речовини: амоксицилін (у формі амоксициліну тригідрату) – 125 мг; клавуланова кислота (у формі клавуланату калію) – 31.25 мг; Допоміжні речовини: камедь ксантанова - 12.5 мг, аспартам - 12.5 мг, янтарна кислота - 0.84 мг, кремнію діоксид колоїдний - 25 мг, гіпромелоза - 150 мг, ароматизатор апельсиновий 1 - 15 мг, ароматизатор апельсиновий 2. мг, ароматизатор "Світла патока" – 23.75 мг, кремнію діоксид – 125 мг. 11.5 г - флакони скляні (1) у комплекті з мірним ковпачком - пачки картонні. Порошок для приготування суспензії для внутрішнього прийому білого або майже білого кольору, з характерним запахом; при розведенні утворюється суспензія білого чи майже білого кольору; при стоянні повільно утворюється осад білого або майже білого кольору. 5 мл готової сусп. Активні речовини: амоксицилін (у формі амоксициліну тригідрату) – 200 мг; клавуланова кислота (у формі клавуланату калію) – 28.5 мг; Допоміжні речовини: камедь ксантанова - 12.5 мг, аспартам - 12.5 мг, янтарна кислота - 0.84 мг, кремнію діоксид колоїдний - 25 мг, гіпромелоза - 79.65 мг, ароматизатор апельсиновий 1 - 15 мг, 5 ап. мг, ароматизатор "Світла патока" – 23.75 мг, кремнію діоксид – до 552 мг. 7.7 г - флакони скляні (1) у комплекті з мірним ковпачком - пачки картонні. Порошок для приготування суспензії для внутрішнього прийому білого або майже білого кольору, з характерним запахом; при розведенні утворюється суспензія білого чи майже білого кольору; при стоянні повільно утворюється осад білого або майже білого кольору. 5 мл готової сусп. Активні речовини: амоксицилін (у формі амоксициліну тригідрату) – 400 мг; клавуланова кислота (у формі клавуланату калію) – 57 мг; Допоміжні речовини: камедь ксантанова - 12.5 мг, аспартам - 12.5 мг, янтарна кислота - 0.84 мг, кремнію діоксид колоїдний - 25 мг, гіпромелоза - 79.65 мг, ароматизатор апельсиновий 1 - 15 мг, 5 ап. мг, ароматизатор "Світла патока" – 23.75 мг, кремнію діоксид – до 900 мг. 12.6 г - флакони скляні (1) у комплекті з мірним ковпачком - пачки картонні. * При виробництві препарату клавуланат калію закладається з 5% надлишком.Фармакотерапевтична групаМеханізм дії Амоксицилін - напівсинтетичний антибіотик широкого спектра дії, що має активність проти багатьох грампозитивних і грамнегативних мікроорганізмів. У той же час, амоксицилін схильний до руйнування β-лактамазами, і тому спектр активності амоксициліну не поширюється на мікроорганізми, які продукують цей фермент. Клавуланова кислота є інгібітором β-лактамаз, структурно споріднений з пеніцилінами, має здатність інактивувати широкий спектр β-лактамаз, виявлених у мікроорганізмів, стійких до пеніцилінів і цефалоспоринів. Клавуланова кислота має достатню ефективність щодо плазмідних β-лактамаз, які найчастіше зумовлюють резистентність бактерій. Двома основними механізмами резистентності до комбінації амоксициліну з клавулановою кислотою є: Інактивація бактеріальними β-лактамазами, які самі не інгібуються клавулановою кислотою, включаючи різні амінокислотні послідовності, що відносяться до класів В, С та D за класифікацією Ambler. Зміни в пеніцилін-зв'язуючих білках, що зменшують рівень спорідненості антибактеріального засобу до мішені. Зниження проникності зовнішньої мембрани та механізми еффлюксного насоса можуть викликати або сприяти формуванню резистентності, особливо серед грамнегативних мікроорганізмів. Присутність клавуланової кислоти в препараті Аугментин захищає амоксицилін від руйнування ферментами - β-лактамазами, що дозволяє розширити антибактеріальний спектр амоксициліну. Фармакодинамічні ефекти Нижче наведено класифікацію мікроорганізмів відповідно до їх чутливості in vitro до комбінації амоксициліну та клавуланової кислоти. Бактерії, зазвичай чутливі до комбінації амоксициліну з клавулановою кислотою Грампозитивні аероби: Bacillus anthracis, Enterococcus faecalis, Listeria monocytogenes, Nocardia asteroides, Streptococcus pyogenes1,2, Streptococcus agalactiae1,2, Streptococcus spp. (Інші β-гемолітичні стрептококи)1,2, Staphylococcus aureus (чутливий до метициліну)1, Staphylococcus saprophyticus (чутливий до метициліну), Staphylococcus spp. (Коагулазонегативні, чутливі до метициліну). Грамнегативні аероби: Bordetella pertussis, Haemophilus influenzae1, Helicobacter pylori, Moraxella catarrhalis1, Neisseria gonorrhoeae, Pasteurella multocida, Vibrio cholerae. Грампозитивні анаероби: Clostridium spp., Peptococcus niger, Peptostreptococcus magnus, Peptostreptococcus micros, Peptostreptococcus spp. Грамнегативні анаероби: Bacteroides fragilis, Bacteroides spp., Capnocytophaga spp., Eikenella corrodens, Fusobacterium nucleatum, Fusobacterium spp., Porphyromonas spp., Prevotella spp. Інші: Borrelia burgdorferi, Leptospira icterohaemorrhagiae, Treponema pallidum. Бактерії, для яких можлива набута резистентність до комбінації амоксициліну з клавулановою кислотою Грамнегативні аероби: Escherichia coli1, Klebsiella oxytoca, Klebsiella pneumoniae1, Klebsiella spp., Proteus mirabilis, Proteus vulgaris, Proteus spp., Salmonella spp., Shigella spp. Грампозитивні аероби: Corynebacterium spp., Enterococcus faecium, Streptococcus pneumoniae1,2, Streptococcus групи Viridans2. Бактерії, що мають природну стійкість до комбінації амоксициліну з клавулановою кислотою Грамнегативні аероби: Acinetobacter spp., Citrobacter freundii, Enterobacter spp., Hafnia alvei, Legionella pneumophila, Morganella morganii, Providencia spp., Pseudomonas spp., Serratia spp., Stenotrophomonas maltophilia, Yers Інші: Chlamydia pneumoniae, Chlamydia psittaci, Chlamydia spp., Coxiella burnetti, Mycoplasma spp. Щодо даних видів бактерій клінічна ефективність комбінації амоксициліну з клавулановою кислотою була продемонстрована у клінічних дослідженнях. Штами цих видів бактерій не продукують β-лактамази. Чутливість при монотерапії амоксициліном дозволяє припускати аналогічну чутливість до комбінації амоксициліну з клавулановою кислотою.ФармакокінетикаВсмоктування Обидва активні компоненти препарату Аугментин , амоксицилін та клавуланова кислота, швидко та повністю всмоктуються із ШКТ після перорального прийому. Абсорбція діючих речовин оптимальна у разі прийому препарату на початку їди. Порошок для приготування суспензії для вживання Аугментин ® 125 мг/31.25 мг на 5 мл Нижче показані дані фармакокінетичних параметрів амоксициліну та клавуланової кислоти, отримані в різних дослідженнях, коли здорові добровольці у віці 2-12 років натще приймали в 3 прийоми 40 мг/10 мг/кг маси тіла/добу препарату Аугментин ® , порошок для приготування сус внутрішньо, 125 мг/31.25 мг на 5 мл (156.25 мг). Основні фармакокінетичні параметри Препарати Доза (мг/кг) C max (мг/л) Т max (год) AUC (мг×ч/л) T 1/2 (год) Амоксицилін Аугментин ® 125 мг/31.25 мг на 5 мл 40 7.3±1.7 2.1 (1.2-3) 18.6±2.6 1±0.33 Клавуланова кислота Аугментин ® 125 мг/31.25 мг на 5 мл 10 2.7±1.6 1.6 (1-2) 5.5±3.1 1.6 (1-2) Порошок для приготування суспензії для вживання Аугментин ® 200 мг/28.5 мг в 5 мл Нижче показані дані фармакокінетичних параметрів амоксициліну та клавуланової кислоти, отримані в різних дослідженнях, коли здорові добровольці у віці 2-12 років натще приймали препарат Аугментин , порошок для приготування суспензії для прийому внутрішньо, 200 мг/28 мг 28 мг. у дозі 45 мг/6.4 мг/кг/сут, розділеної на 2 прийоми. Основні фармакокінетичні параметри Діюча речовина max ( мг/л) T max (год) AUC (мг×ч/л) T 1/2 (год) Амоксицилін 11.99±3.28 1 (1-2) 35.2±5 1.22±0.28 Клавуланова кислота 5.49±2.71 1 (1-2) 13.26±5.88 0.99±0.14 Порошок для приготування суспензії для вживання Аугментин ® 400 мг/57 мг в 5 мл Нижче показані дані фармакокінетичних параметрів амоксициліну та клавуланової кислоти, отримані в різних дослідженнях, коли здорові добровольці приймали одну дозу препарату Аугментин , порошок для приготування суспензії для прийому внутрішньо, 400 мг/57 мг у 5 мл (457 мг). Основні фармакокінетичні параметри Діюча речовина max ( мг/л) T max (год) AUC (мг×ч/л) Амоксицилін 6.94±1.24 1.13 (0.75-1.75) 17.29±2.28 Клавуланова кислота 1.1±0.42 1 (0.5-1.25) 2.34±0.94 Розподіл Як і при внутрішньовенному введенні комбінації амоксициліну з клавулановою кислотою терапевтичні концентрації амоксициліну та клавуланової кислоти виявляються в різних органах і тканинах, інтерстиціальній рідині (органах черевної порожнини, жировій, кістковій та м'язовій тканинах, кожаній, ). Амоксицилін і клавуланова кислота мають слабкий ступінь зв'язування з білками плазми крові. Проведені дослідження показали, що з білками плазми зв'язується близько 25% загальної кількості клавуланової кислоти і 18% амоксициліну. У дослідженнях на тваринах кумуляція компонентів препарату Аугментин не виявлена. Амоксицилін, як і більшість пеніцилінів, проникає у грудне молоко. У грудному молоці виявлено також слідову кількість клавуланової кислоти. За винятком можливості сенсибілізації, розвитку діареї та кандидозу слизових оболонок порожнини рота, невідомо жодних інших негативних впливів амоксициліну та клавуланової кислоти на здоров'я дітей, які вигодовуються грудним молоком. Дослідження репродуктивної функції у тварин показали, що амоксицилін та клавуланова кислота проникають через плацентарний бар'єр, при цьому не було виявлено ознак негативного впливу на плід. Метаболізм 10-25% від початкової дози амоксициліну виводиться нирками у вигляді неактивного метаболіту (пеніцилової кислоти). Клавуланова кислота, що піддається інтенсивному метаболізму до 2,5-дигідро-4-(2-гідроксіетил)-5-оксо-1Н-піррол-3-карбонової кислоти і 1-аміно-4-гідрокси-бутан-2-вона і виводиться нирками , через ШКТ, а також з повітрям, що видихається, у вигляді діоксиду вуглецю. Виведення Як і інші пеніциліни, амоксицилін виводиться в основному нирками, тоді як клавуланова кислота - за допомогою ниркового, так і позаниркового механізмів. Приблизно 60-70% амоксициліну та близько 40-65% клавуланової кислоти виводиться нирками у незмінному вигляді у перші 6 годин після прийому 1 таблетки 250 мг/125 мг або 1 таблетки 500 мг/125 мг.Клінічна фармакологіяАнтибіотик групи пеніцилінів широкого спектра дії з інгібітором бета-лактамаз.ІнструкціяПравила приготування суспензії Суспензію готують перед першим застосуванням. Суспензія (125 мг/31.25 мг на 5 мл): у флакон з порошком слід додати приблизно 60 мл кип'яченої води, охолодженої до кімнатної температури, далі закрити флакон кришкою і струшувати до повного розведення порошку, дати флакону постояти протягом 5 хв для забезпечення повного розведення. Потім додати воду до мітки на флаконі і знову струсити флакон. Загалом приготування суспензії потрібно близько 92 мл води. Суспензія (200 мг/28.5 мг 5 мл або 400 мг/57 мг 5 мл): у флакон з порошком слід додати приблизно 40 мл кип'яченої води, охолодженої до кімнатної температури, далі закрити флакон кришкою і струшувати до повного розведення порошку, дати флакон постояти протягом 5 хв для забезпечення повного розведення. Потім додати воду до мітки на флаконі і знову струсити флакон. Загалом приготування суспензії потрібно близько 64 мл води. Для дітей віком до 2 років відміряну разову дозу суспензії препарату Аугментин можна розвести водою у відношенні 1:1. Флакон слід добре струшувати перед кожним використанням. Для точного дозування слід використовувати мірний ковпачок, який необхідно добре промивати водою після кожного застосування. Після розведення суспензію слід зберігати не більше 7 днів у холодильнику, але не заморожувати.Показання до застосуванняБактеріальні інфекції, спричинені чутливими до препарату мікроорганізмами: інфекції верхніх дихальних шляхів і ЛОР-органів (наприклад, рецидивуючий тонзиліт, синусит, середній отит), які зазвичай викликаються Streptococcus pneumoniae, Haemophilus influenzae*, Moraxella catarrhalis*, Streptococcus pyogenes; інфекції нижніх відділів дихальних шляхів (наприклад, загострення хронічного бронхіту, пайова пневмонія та бронхопневмонія), зазвичай викликані Streptococcus pneumoniae, Haemophilus influenzae* та Moraxella catarrhalis* (крім таблеток 250 мг/125 мг); інфекції сечостатевого тракту: цистит, уретрит, пієлонефрит, інфекції жіночих статевих органів, які зазвичай викликаються видами сімейства Enterobacteriaceae (переважно Escherichia coli*), Staphylococcus saprophyticus та видами роду Enterococcus; гонорея, що викликається Neisseria gonorrhoeae* (крім таблеток 250 мг/125 мг); інфекції шкіри та м'яких тканин, зазвичай викликані Staphylococcus aureus*, Streptococcus pyogenes та видами роду Bacteroides*; інфекції кісток і суглобів (наприклад, остеомієліт, який зазвичай викликається Staphylococcus aureus*), при необхідності проведення тривалої терапії; одонтогенні інфекції (наприклад, періодонтит, верхньощелепний синусит, важкі дентальні абсцеси з целюлітом, що поширюється) - для таблеток 500 мг/125 мг або 875 мг/125 мг; інші змішані інфекції (наприклад, септичний аборт, післяпологовий сепсис, інтраабдомінальний сепсис) у межах ступінчастої терапії. * Окремі представники зазначеного роду мікроорганізмів, що продукують β-лактамазу, що робить їх нечутливими до амоксициліну. Інфекції, спричинені чутливими до амоксициліну мікроорганізмами, можна лікувати препаратом Аугментин, оскільки амоксицилін є одним з його активних інгредієнтів. Аугментин також показаний для лікування змішаних інфекцій, зумовлених мікроорганізмами, чутливими до амоксициліну, а також мікроорганізмами, що продукують β-лактамазу, чутливими до комбінації амоксициліну з клавулановою кислотою. Чутливість бактерій до комбінації амоксициліну з клавулановою кислотою варіюється в залежності від регіону та з часом. Там, де це можливо, мають бути прийняті до уваги локальні дані щодо чутливості. У разі потреби слід проводити збір мікробіологічних зразків та аналіз на бактеріологічну чутливість.Протипоказання до застосуванняпідвищена чутливість до амоксициліну, клавуланової кислоти, інших компонентів препарату, бета-лактамних антибіотиків (наприклад, пеніцилінів, цефалоспоринів) в анамнезі; попередні епізоди жовтяниці або порушення функції печінки при застосуванні комбінації амоксициліну з клавулановою кислотою в анамнезі; дитячий вік до 12 років та маса тіла менше 40 кг; порушення функції нирок (КК ≤30 мл/хв) – (для таблеток 875 мг/125 мг). Обережно: порушення функції печінки.Вагітність та лактаціяУ дослідженнях репродуктивної функції у тварин пероральне та парентеральне введення препарату Аугментин не викликало тератогенних ефектів. У поодинокому дослідженні у жінок з передчасним розривом плодових оболонок було встановлено, що профілактична терапія препаратом може бути пов'язана з підвищенням ризику некротизуючого ентероколіту у новонароджених. Як і всі лікарські препарати, Аугментин не рекомендується застосовувати під час вагітності, за винятком тих випадків, коли очікувана користь застосування для матері перевищує потенційний ризик для плода. Аугментин можна застосовувати під час грудного вигодовування. За винятком можливості розвитку сенсибілізації, діареї або кандидозу слизових оболонок ротової порожнини, пов'язаних з проникненням у грудне молоко слідових кількостей діючих речовин цього препарату, жодних інших несприятливих ефектів у дітей, які перебувають на грудному вигодовуванні, не спостерігалося. У разі виникнення несприятливих ефектів у дітей, які перебувають на грудному вигодовуванні, необхідно припинити грудне вигодовування. Протипоказано застосування препарату у дитячому віці до 12 років та при масі тіла менше 40 кг.Побічна діяНебажані реакції, представлені нижче, перераховані відповідно до ураження органів і систем органів і частотою народження. Частота народження визначається наступним чином: дуже часто (≥1/10), часто (≥1/100, Категорії частоти були сформовані на підставі клінічних досліджень препарату та післяреєстраційного спостереження. Інфекційні та паразитарні захворювання: часто – кандидоз шкіри та слизових оболонок. З боку системи кровотворення: рідко – оборотна лейкопенія (включаючи нейтропенію) та оборотна тромбоцитопенія; дуже рідко – оборотний агранулоцитоз та оборотна гемолітична анемія, подовження протромбінового часу та часу кровотечі, анемія, еозинофілія, тромбоцитоз. З боку імунної системи: дуже рідко – ангіоневротичний набряк, анафілактичні реакції, синдром, подібний до сироваткової хвороби, алергічний васкуліт. З боку нервової системи: нечасто – запаморочення, біль голови; дуже рідко – оборотна гіперактивність, судоми (судоми можуть спостерігатися у пацієнтів з порушеннями функції нирок, а також у тих, хто отримує високі дози препарату), безсоння, збудження, тривога, зміна поведінки. З боку травної системи: дорослі: дуже часто – діарея, часто – нудота, блювання; діти: часто – діарея, нудота, блювання; вся популяція: нудота найчастіше спостерігається прийому високих доз препарату. Якщо після початку прийому препарату спостерігаються небажані реакції з боку шлунково-кишкового тракту, вони можуть бути усунені, якщо приймати препарат на початку їди. Нечасто – порушення травлення; дуже рідко - антибіотико-асоційований коліт, індукований прийомом антибіотиків (включаючи псевдомембранозний коліт та геморагічний коліт) (див. розділ "Особливі вказівки"), чорна "волосата" мова, гастрит, стоматит. З боку печінки та жовчовивідних шляхів: нечасто – помірне підвищення активності ACT та/або АЛТ (спостерігається у пацієнтів, які отримують терапію бета-лактамними антибіотиками, проте клінічна значущість його невідома); дуже рідко – гепатит та холестатична жовтяниця (дані реакції відзначалися при терапії іншими пеніцилінами та цефалоспоринами), збільшення концентрації білірубіну та лужної фосфатази. Небажані реакції з боку печінки спостерігалися головним чином у чоловіків та пацієнтів похилого віку і можуть бути пов'язані з тривалою терапією. Ці небажані реакції дуже рідко спостерігаються у дітей. Перелічені ознаки та симптоми зазвичай зустрічаються в процесі або відразу після закінчення терапії, проте в окремих випадках можуть не виявлятися протягом кількох тижнів після завершення терапії. Небажані реакції, як правило, є оборотними. Небажані реакції з боку печінки можуть бути важкими, у рідкісних випадках були повідомлення про летальні наслідки. Майже завжди це були особи з серйозною супутньою патологією або особи, які отримують одночасно потенційно гепатотоксичні препарати. З боку шкіри та підшкірних тканин: нечасто – висипання, свербіж, кропив'янка; рідко – багатоформна еритема; дуже рідко – синдром Стівенса-Джонсона, токсичний зпідермальний некроліз, бульозний ексфоліативний дерматит, гострий генералізований екзантематозний пустульоз. У разі виникнення шкірних алергічних реакцій лікування препаратом Аугментин необхідно припинити. З боку сечовидільної системи: дуже рідко – інтерстиціальний нефрит, кристалурія, гематурія.Взаємодія з лікарськими засобамиОдночасне застосування препарату Аугментин і пробенециду не рекомендовано. Пробенецид знижує канальцеву секрецію амоксициліну, і тому одночасне застосування препарату Аугментин і пробенециду може призводити до підвищення та персистенції в крові концентрації амоксициліну, але не клавуланової кислоти. Одночасне використання алопуринолу та амоксициліну може підвищувати ризик виникнення шкірних алергічних реакцій. В даний час у літературі немає даних про одночасне застосування комбінації амоксициліну з клавулановою кислотою та алопуринолом. Пеніциліни здатні уповільнювати виведення з організму метотрексату за рахунок інгібування його канальцевої секреції, тому одночасне застосування препарату Аугментин і метотрексату може збільшити токсичність метотрексату. Як і інші антибактеріальні препарати, препарат Аугментин може впливати на кишкову мікрофлору, призводячи до зниження всмоктування естрогенів із ШКТ та зниження ефективності комбінованих пероральних контрацептивів. У літературі описуються рідкісні випадки збільшення MHO у пацієнтів при сумісному застосуванні аценокумаролу або варфарину та амоксициліну. При необхідності одночасного призначення препарату Аугментин® з антикоагулянтами протромбіновий час або MHO повинні ретельно контролюватись при призначенні або відміні препарату Аугментин®, може знадобитися корекція дози антикоагулянтів для прийому внутрішньо. У пацієнтів, які отримували мікофенолат мофетил, після початку застосування комбінації амоксициліну з клавулановою кислотою спостерігалося зниження концентрації активного метаболіту - мікофенолової кислоти до прийому чергової дози препарату приблизно на 50%. Зміни даної концентрації не можуть точно відображати загальні зміни експозиції мікофенолової кислоти. Запобіжні заходи Перед початком лікування препаратом Аугментин® необхідно зібрати докладний анамнез щодо попередніх реакцій гіперчутливості на пеніциліни, цефалоспорини або інші речовини, що викликають алергічну реакцію у пацієнта. Описані серйозні, а іноді і летальні реакції гіперчутливості (анафілактичні реакції) на пеніциліни. Ризик виникнення таких реакцій найбільш високий у пацієнтів, які мають в анамнезі реакції гіперчутливості на пеніциліни. У разі виникнення алергічної реакції необхідно припинити лікування препаратом Аугментин і розпочати відповідну альтернативну терапію. При серйозних реакціях гіперчутливості слід негайно запровадити епінефрін. Можуть знадобитися також оксигенотерапія, внутрішньовенне введення кортикостероїдів та забезпечення прохідності дихальних шляхів, що включає інтубацію. У разі виникнення шкірних алергічних реакцій лікування препаратом Аугментин необхідно припинити. У разі підозри на інфекційний мононуклеоз препарат Аугментин® не слід застосовувати, оскільки у пацієнтів з цим захворюванням амоксицилін може викликати кореподібний шкірний висип, що ускладнює діагностику захворювання. Тривале лікування препаратом Аугментин іноді призводить до надмірного розмноження нечутливих мікроорганізмів. Описано випадки виникнення псевдомембранозного коліту при прийомі антибіотиків, ступінь тяжкості якого може варіювати від легкого до загрозливого життя. Тому важливо враховувати можливість розвитку псевдомембранозного коліту у пацієнтів із діареєю під час або після застосування антибіотиків. Якщо діарея тривала або має виражений характер або пацієнт має спазми в животі, лікування має бути негайно припинено, і пацієнт повинен бути обстежений. Протипоказане застосування препаратів, що гальмують перистальтику кишечника. В цілому, препарат Аугментин® переноситься добре і має властиву всім пеніцилінам низьку токсичність. Під час тривалої терапії препаратом Аугментин® рекомендується періодично оцінювати функцію нирок, печінки та ситсеми кровотворення. У пацієнтів, які отримували комбінацію амоксициліну з клавулановою кислотою спільно з непрямими (пероральними) антикоагулянтами, в окремих випадках повідомлялося про збільшення протромбінового часу (підвищення MHO). При сумісному призначенні непрямих (пероральних) антикоагулянтів з комбінацією амоксициліну з клавулановою кислотою необхідно контролювати відповідні показники. Для підтримки необхідного ефекту пероральних антикоагулянтів може знадобитися коригування їхньої дози. У пацієнтів зі зниженим діурезом у рідкісних випадках повідомлялося про розвиток кристалурії, переважно при парентеральному застосуванні препарату. Під час введення високих доз амоксициліну рекомендується приймати достатню кількість рідини та підтримувати адекватний діурез для зменшення ймовірності утворення кристалів амоксициліну. Прийом препарату Аугментин внутрішньо приводить до високого вмісту амоксициліну в сечі, що може призводити до хибнопозитивних результатів при визначенні глюкози в сечі (наприклад, проба Бенедикта, проба Фелінга). У цьому випадку рекомендується застосовувати глюкозоксидантний метод визначення концентрації глюкози у сечі. Клавуланова кислота може викликати неспецифічне зв'язування імуноглобуліну G та альбуміну з мембранами еритроцитів, що призводить до хибнопозитивних результатів проби Кумбса. Упаковка з алюмінієвої фольги, що ламінує, містить пакет з осушувачем, який не призначений для прийому всередину. Необхідно використовувати препарат Аугментин протягом 30 днів з моменту розкриття упаковки з ламінованої алюмінієвої фольги. Зловживання та лікарська залежність Не спостерігалося лікарської залежності, звикання та реакцій ейфорії, пов'язаних із вживанням препарату Аугментин®. Вплив на здатність до керування автотранспортом та управління механізмами Оскільки препарат може викликати запаморочення, необхідно попередити пацієнтів про запобіжні заходи при керуванні транспортним засобом або роботі з механізмами, що рухаються.Спосіб застосування та дозиПрепарат приймають внутрішньо. Режим дозування встановлюють індивідуально залежно від віку, маси тіла, функцій нирок пацієнта, а також від ступеня тяжкості інфекції. Для оптимальної абсорбції та зменшення можливих побічних ефектів з боку травної системи Аугментин® рекомендується приймати на початку їди. Мінімальний курс антибактеріальної терапії становить 5 днів. Лікування не повинно тривати понад 14 днів без перегляду клінічної ситуації. При необхідності можливе проведення ступінчастої терапії (на початку терапії парентеральне введення препарату з наступним переходом на пероральний прийом). Дорослі та діти старше 12 років або з масою тіла 40 кг і більше Рекомендується застосовувати інші лікарські форми препарату Аугментин або суспензію із співвідношенням амоксициліну до клавуланової кислоти 7:1 (400 мг/57 мг на 5 мл). Діти віком від 3 місяців до 12 років з масою тіла менше 40 кг Розрахунок дози проводять залежно від віку і маси тіла, вказують в мг/кг маси тіла/сут (розрахунок по амоксициліну) або мл суспензії. Кратність прийому суспензії 125 мг/31.25 мг на 5 мл - 3 рази/сут кожні 8 год. Кратність прийому суспензії 200 мг/28.5 мг на 5 мл або 400 мг/57 мг на 5 мл - 2 рази/сут кожні 12 год. Рекомендований режим дозування та кратність прийому представлені у таблиці нижче. Таблиця режиму дозування препарату Аугментин ® (розрахунок дози амоксициліну) Кратність прийому - 3 рази на добу Суспензія 4:1 (125 мг/31.25 мг на 5 мл) Кратність прийому - 2 рази на добу Суспензія 7:1 (200 мг/28.5 мг на 5 мл або 400 мг/57 мг на 5 мл) Низькі дози 20 мг/кг/добу 25 мг/кг/добу Високі дози 40 мг/кг/добу 45 мг/кг/добу Низькі дози препарату Аугментин застосовуються для лікування інфекцій шкіри та м'яких тканин, а також рецидивуючого тонзиліту. Високі дози препарату Аугментин застосовують для лікування таких захворювань, як середній отит, синусит, інфекції нижніх дихальних шляхів та сечовивідних шляхів, інфекції кісток та суглобів. Недостатньо клінічних даних для рекомендації застосування препарату Аугментин у дозі більше 40 мг/кг/добу на 3 прийоми (суспензія 4:1) та 45 мг/кг/добу на 2 прийоми (суспензія 7:1) недостатньо клінічних даних для рекомендації застосування у дозі більше у дітей віком до 2 років. Діти від народження до 3 місяців Внаслідок незрілості виділеної функції нирок рекомендована доза препарату Аугментин ( розрахунок по амоксициліну) становить 30 мг/кг/добу на 2 прийоми у вигляді суспензії 4:1. Застосування суспензії 7:1 (200 мг/28.5 мг на 5 мл або 400 мг/57 мг на 5 мл) у даної популяції протипоказане. Діти, що народилися передчасно Немає рекомендацій щодо режиму дозування. Пацієнти похилого віку Не потрібна корекція дози препарату. У пацієнтів похилого віку із порушеннями функції нирок дозу слід коригувати так, як зазначено нижче для дорослих із порушеннями функції нирок. Пацієнти з порушенням функції нирок Корекція доз заснована на максимальній дозі амоксициліну, що рекомендується, і проводиться з урахуванням значень КК. КК Суспензія 4:1 (125 мг/31.25 мг на 5 мл) >30 мл/хв Корекція режиму дозування не потрібна 10-30 мл/хв 15 мг/3.75 мг/кг 2 рази на добу, максимальна доза - 500 мг/125 мг 2 рази на добу <10 мл/хв 15 мг/3.75 мг/кг 1 раз на добу, максимальна добова доза – 500 мг/125 мг Суспензію 7:1 (200 мг/28.5 мг на 5 мл або 400 мг/57 мг на 5 мл) слід застосовувати тільки у пацієнтів з КК >30 мл/хв, при цьому корекції дози не потрібно. Найчастіше, наскільки можна, слід віддавати перевагу парентеральної терапії. Пацієнти, що перебувають на гемодіалізі Рекомендований режим дозування – 15 мг/3.75 мг/кг 1 раз на добу. Перед сеансом гемодіалізу слід ввести додаткову дозу 15 мг/3.75 мг/кг. Для відновлення концентрацій активних компонентів препарату Аугментин у крові другу додаткову дозу 15 мг/3.75 мг/кг слід ввести після сеансу гемодіалізу. Пацієнти з порушеннями функції печінки Лікування проводять з обережністю; регулярно здійснюють моніторинг функції печінки. Недостатньо даних для проведення корекції режиму дозування цієї категорії пацієнтів.ПередозуванняСимптоми: можуть виникати симптоми з боку шлунково-кишкового тракту та порушення водно-електролітного балансу. Описано амоксицилінову кристалурію, що в деяких випадках призводить до розвитку ниркової недостатності. Можуть спостерігатися судоми у пацієнтів з порушеннями функції нирок, а також у тих, хто отримує високі дози. Лікування: симптоми з боку шлунково-кишкового тракту – симптоматична терапія, приділяючи особливу увагу нормалізації водно-електролітного балансу. У разі передозування амоксицилін та клавуланова кислота можуть бути видалені із кровотоку шляхом гемодіалізу. Результати проспективного дослідження, проведеного за участю 51 дитини в токсикологічному центрі, показали, що введення амоксициліну в дозі менш ніж 250 мг/кг не призводило до значних клінічних симптомів і не вимагало промивання шлунка.Умови відпустки з аптекЗа рецептомВідео на цю тему
285,00 грн
250,00 грн
Склад, форма випуску та упаковкаПорошок для приготування суспензії для внутрішнього прийому білого або майже білого кольору, з характерним запахом; при розведенні утворюється суспензія білого або майже білого кольору, при стоянні повільно утворюється осад білого або майже білого кольору. 5 мл готової сусп. Активні речовини: амоксицилін (у формі амоксициліну тригідрату) – 125 мг; клавуланова кислота (у формі клавуланату калію) – 31.25 мг; Допоміжні речовини: камедь ксантанова - 12.5 мг, аспартам - 12.5 мг, янтарна кислота - 0.84 мг, кремнію діоксид колоїдний - 25 мг, гіпромелоза - 150 мг, ароматизатор апельсиновий 1 - 15 мг, ароматизатор апельсиновий 2. мг, ароматизатор "Світла патока" – 23.75 мг, кремнію діоксид – 125 мг. 11.5 г - флакони скляні (1) у комплекті з мірним ковпачком - пачки картонні. Порошок для приготування суспензії для внутрішнього прийому білого або майже білого кольору, з характерним запахом; при розведенні утворюється суспензія білого чи майже білого кольору; при стоянні повільно утворюється осад білого або майже білого кольору. 5 мл готової сусп. Активні речовини: амоксицилін (у формі амоксициліну тригідрату) – 200 мг; клавуланова кислота (у формі клавуланату калію) – 28.5 мг; Допоміжні речовини: камедь ксантанова - 12.5 мг, аспартам - 12.5 мг, янтарна кислота - 0.84 мг, кремнію діоксид колоїдний - 25 мг, гіпромелоза - 79.65 мг, ароматизатор апельсиновий 1 - 15 мг, 5 ап. мг, ароматизатор "Світла патока" – 23.75 мг, кремнію діоксид – до 552 мг. 7.7 г - флакони скляні (1) у комплекті з мірним ковпачком - пачки картонні. Порошок для приготування суспензії для внутрішнього прийому білого або майже білого кольору, з характерним запахом; при розведенні утворюється суспензія білого чи майже білого кольору; при стоянні повільно утворюється осад білого або майже білого кольору. 5 мл готової сусп. Активні речовини: амоксицилін (у формі амоксициліну тригідрату) – 400 мг; клавуланова кислота (у формі клавуланату калію) – 57 мг; Допоміжні речовини: камедь ксантанова - 12.5 мг, аспартам - 12.5 мг, янтарна кислота - 0.84 мг, кремнію діоксид колоїдний - 25 мг, гіпромелоза - 79.65 мг, ароматизатор апельсиновий 1 - 15 мг, 5 ап. мг, ароматизатор "Світла патока" – 23.75 мг, кремнію діоксид – до 900 мг. 12.6 г - флакони скляні (1) у комплекті з мірним ковпачком - пачки картонні. * При виробництві препарату клавуланат калію закладається з 5% надлишком.Фармакотерапевтична групаМеханізм дії Амоксицилін - напівсинтетичний антибіотик широкого спектра дії, що має активність проти багатьох грампозитивних і грамнегативних мікроорганізмів. У той же час, амоксицилін схильний до руйнування β-лактамазами, і тому спектр активності амоксициліну не поширюється на мікроорганізми, які продукують цей фермент. Клавуланова кислота є інгібітором β-лактамаз, структурно споріднений з пеніцилінами, має здатність інактивувати широкий спектр β-лактамаз, виявлених у мікроорганізмів, стійких до пеніцилінів і цефалоспоринів. Клавуланова кислота має достатню ефективність щодо плазмідних β-лактамаз, які найчастіше зумовлюють резистентність бактерій. Двома основними механізмами резистентності до комбінації амоксициліну з клавулановою кислотою є: Інактивація бактеріальними β-лактамазами, які самі не інгібуються клавулановою кислотою, включаючи різні амінокислотні послідовності, що відносяться до класів В, С та D за класифікацією Ambler. Зміни в пеніцилін-зв'язуючих білках, що зменшують рівень спорідненості антибактеріального засобу до мішені. Зниження проникності зовнішньої мембрани та механізми еффлюксного насоса можуть викликати або сприяти формуванню резистентності, особливо серед грамнегативних мікроорганізмів. Присутність клавуланової кислоти в препараті Аугментин захищає амоксицилін від руйнування ферментами - β-лактамазами, що дозволяє розширити антибактеріальний спектр амоксициліну. Фармакодинамічні ефекти Нижче наведено класифікацію мікроорганізмів відповідно до їх чутливості in vitro до комбінації амоксициліну та клавуланової кислоти. Бактерії, зазвичай чутливі до комбінації амоксициліну з клавулановою кислотою Грампозитивні аероби: Bacillus anthracis, Enterococcus faecalis, Listeria monocytogenes, Nocardia asteroides, Streptococcus pyogenes1,2, Streptococcus agalactiae1,2, Streptococcus spp. (Інші β-гемолітичні стрептококи)1,2, Staphylococcus aureus (чутливий до метициліну)1, Staphylococcus saprophyticus (чутливий до метициліну), Staphylococcus spp. (Коагулазонегативні, чутливі до метициліну). Грамнегативні аероби: Bordetella pertussis, Haemophilus influenzae1, Helicobacter pylori, Moraxella catarrhalis1, Neisseria gonorrhoeae, Pasteurella multocida, Vibrio cholerae. Грампозитивні анаероби: Clostridium spp., Peptococcus niger, Peptostreptococcus magnus, Peptostreptococcus micros, Peptostreptococcus spp. Грамнегативні анаероби: Bacteroides fragilis, Bacteroides spp., Capnocytophaga spp., Eikenella corrodens, Fusobacterium nucleatum, Fusobacterium spp., Porphyromonas spp., Prevotella spp. Інші: Borrelia burgdorferi, Leptospira icterohaemorrhagiae, Treponema pallidum. Бактерії, для яких можлива набута резистентність до комбінації амоксициліну з клавулановою кислотою Грамнегативні аероби: Escherichia coli1, Klebsiella oxytoca, Klebsiella pneumoniae1, Klebsiella spp., Proteus mirabilis, Proteus vulgaris, Proteus spp., Salmonella spp., Shigella spp. Грампозитивні аероби: Corynebacterium spp., Enterococcus faecium, Streptococcus pneumoniae1,2, Streptococcus групи Viridans2. Бактерії, що мають природну стійкість до комбінації амоксициліну з клавулановою кислотою Грамнегативні аероби: Acinetobacter spp., Citrobacter freundii, Enterobacter spp., Hafnia alvei, Legionella pneumophila, Morganella morganii, Providencia spp., Pseudomonas spp., Serratia spp., Stenotrophomonas maltophilia, Yers Інші: Chlamydia pneumoniae, Chlamydia psittaci, Chlamydia spp., Coxiella burnetti, Mycoplasma spp. Щодо даних видів бактерій клінічна ефективність комбінації амоксициліну з клавулановою кислотою була продемонстрована у клінічних дослідженнях. Штами цих видів бактерій не продукують β-лактамази. Чутливість при монотерапії амоксициліном дозволяє припускати аналогічну чутливість до комбінації амоксициліну з клавулановою кислотою.ФармакокінетикаВсмоктування Обидва активні компоненти препарату Аугментин , амоксицилін та клавуланова кислота, швидко та повністю всмоктуються із ШКТ після перорального прийому. Абсорбція діючих речовин оптимальна у разі прийому препарату на початку їди. Порошок для приготування суспензії для вживання Аугментин ® 125 мг/31.25 мг на 5 мл Нижче показані дані фармакокінетичних параметрів амоксициліну та клавуланової кислоти, отримані в різних дослідженнях, коли здорові добровольці у віці 2-12 років натще приймали в 3 прийоми 40 мг/10 мг/кг маси тіла/добу препарату Аугментин ® , порошок для приготування сус внутрішньо, 125 мг/31.25 мг на 5 мл (156.25 мг). Основні фармакокінетичні параметри Препарати Доза (мг/кг) C max (мг/л) Т max (год) AUC (мг×ч/л) T 1/2 (год) Амоксицилін Аугментин ® 125 мг/31.25 мг на 5 мл 40 7.3±1.7 2.1 (1.2-3) 18.6±2.6 1±0.33 Клавуланова кислота Аугментин ® 125 мг/31.25 мг на 5 мл 10 2.7±1.6 1.6 (1-2) 5.5±3.1 1.6 (1-2) Порошок для приготування суспензії для вживання Аугментин ® 200 мг/28.5 мг в 5 мл Нижче показані дані фармакокінетичних параметрів амоксициліну та клавуланової кислоти, отримані в різних дослідженнях, коли здорові добровольці у віці 2-12 років натще приймали препарат Аугментин , порошок для приготування суспензії для прийому внутрішньо, 200 мг/28 мг 28 мг. у дозі 45 мг/6.4 мг/кг/сут, розділеної на 2 прийоми. Основні фармакокінетичні параметри Діюча речовина max ( мг/л) T max (год) AUC (мг×ч/л) T 1/2 (год) Амоксицилін 11.99±3.28 1 (1-2) 35.2±5 1.22±0.28 Клавуланова кислота 5.49±2.71 1 (1-2) 13.26±5.88 0.99±0.14 Порошок для приготування суспензії для вживання Аугментин ® 400 мг/57 мг в 5 мл Нижче показані дані фармакокінетичних параметрів амоксициліну та клавуланової кислоти, отримані в різних дослідженнях, коли здорові добровольці приймали одну дозу препарату Аугментин , порошок для приготування суспензії для прийому внутрішньо, 400 мг/57 мг у 5 мл (457 мг). Основні фармакокінетичні параметри Діюча речовина max ( мг/л) T max (год) AUC (мг×ч/л) Амоксицилін 6.94±1.24 1.13 (0.75-1.75) 17.29±2.28 Клавуланова кислота 1.1±0.42 1 (0.5-1.25) 2.34±0.94 Розподіл Як і при внутрішньовенному введенні комбінації амоксициліну з клавулановою кислотою терапевтичні концентрації амоксициліну та клавуланової кислоти виявляються в різних органах і тканинах, інтерстиціальній рідині (органах черевної порожнини, жировій, кістковій та м'язовій тканинах, кожаній, ). Амоксицилін і клавуланова кислота мають слабкий ступінь зв'язування з білками плазми крові. Проведені дослідження показали, що з білками плазми зв'язується близько 25% загальної кількості клавуланової кислоти і 18% амоксициліну. У дослідженнях на тваринах кумуляція компонентів препарату Аугментин не виявлена. Амоксицилін, як і більшість пеніцилінів, проникає у грудне молоко. У грудному молоці виявлено також слідову кількість клавуланової кислоти. За винятком можливості сенсибілізації, розвитку діареї та кандидозу слизових оболонок порожнини рота, невідомо жодних інших негативних впливів амоксициліну та клавуланової кислоти на здоров'я дітей, які вигодовуються грудним молоком. Дослідження репродуктивної функції у тварин показали, що амоксицилін та клавуланова кислота проникають через плацентарний бар'єр, при цьому не було виявлено ознак негативного впливу на плід. Метаболізм 10-25% від початкової дози амоксициліну виводиться нирками у вигляді неактивного метаболіту (пеніцилової кислоти). Клавуланова кислота, що піддається інтенсивному метаболізму до 2,5-дигідро-4-(2-гідроксіетил)-5-оксо-1Н-піррол-3-карбонової кислоти і 1-аміно-4-гідрокси-бутан-2-вона і виводиться нирками , через ШКТ, а також з повітрям, що видихається, у вигляді діоксиду вуглецю. Виведення Як і інші пеніциліни, амоксицилін виводиться в основному нирками, тоді як клавуланова кислота - за допомогою ниркового, так і позаниркового механізмів. Приблизно 60-70% амоксициліну та близько 40-65% клавуланової кислоти виводиться нирками у незмінному вигляді у перші 6 годин після прийому 1 таблетки 250 мг/125 мг або 1 таблетки 500 мг/125 мг.Клінічна фармакологіяАнтибіотик групи пеніцилінів широкого спектра дії з інгібітором бета-лактамаз.ІнструкціяПравила приготування суспензії Суспензію готують перед першим застосуванням. Суспензія (125 мг/31.25 мг на 5 мл): у флакон з порошком слід додати приблизно 60 мл кип'яченої води, охолодженої до кімнатної температури, далі закрити флакон кришкою і струшувати до повного розведення порошку, дати флакону постояти протягом 5 хв для забезпечення повного розведення. Потім додати воду до мітки на флаконі і знову струсити флакон. Загалом приготування суспензії потрібно близько 92 мл води. Суспензія (200 мг/28.5 мг 5 мл або 400 мг/57 мг 5 мл): у флакон з порошком слід додати приблизно 40 мл кип'яченої води, охолодженої до кімнатної температури, далі закрити флакон кришкою і струшувати до повного розведення порошку, дати флакон постояти протягом 5 хв для забезпечення повного розведення. Потім додати воду до мітки на флаконі і знову струсити флакон. Загалом приготування суспензії потрібно близько 64 мл води. Для дітей віком до 2 років відміряну разову дозу суспензії препарату Аугментин можна розвести водою у відношенні 1:1. Флакон слід добре струшувати перед кожним використанням. Для точного дозування слід використовувати мірний ковпачок, який необхідно добре промивати водою після кожного застосування. Після розведення суспензію слід зберігати не більше 7 днів у холодильнику, але не заморожувати.Показання до застосуванняБактеріальні інфекції, спричинені чутливими до препарату мікроорганізмами: інфекції верхніх дихальних шляхів і ЛОР-органів (наприклад, рецидивуючий тонзиліт, синусит, середній отит), які зазвичай викликаються Streptococcus pneumoniae, Haemophilus influenzae*, Moraxella catarrhalis*, Streptococcus pyogenes; інфекції нижніх відділів дихальних шляхів (наприклад, загострення хронічного бронхіту, пайова пневмонія та бронхопневмонія), зазвичай викликані Streptococcus pneumoniae, Haemophilus influenzae* та Moraxella catarrhalis* (крім таблеток 250 мг/125 мг); інфекції сечостатевого тракту: цистит, уретрит, пієлонефрит, інфекції жіночих статевих органів, які зазвичай викликаються видами сімейства Enterobacteriaceae (переважно Escherichia coli*), Staphylococcus saprophyticus та видами роду Enterococcus; гонорея, що викликається Neisseria gonorrhoeae* (крім таблеток 250 мг/125 мг); інфекції шкіри та м'яких тканин, зазвичай викликані Staphylococcus aureus*, Streptococcus pyogenes та видами роду Bacteroides*; інфекції кісток і суглобів (наприклад, остеомієліт, який зазвичай викликається Staphylococcus aureus*), при необхідності проведення тривалої терапії; одонтогенні інфекції (наприклад, періодонтит, верхньощелепний синусит, важкі дентальні абсцеси з целюлітом, що поширюється) - для таблеток 500 мг/125 мг або 875 мг/125 мг; інші змішані інфекції (наприклад, септичний аборт, післяпологовий сепсис, інтраабдомінальний сепсис) у межах ступінчастої терапії. * Окремі представники зазначеного роду мікроорганізмів, що продукують β-лактамазу, що робить їх нечутливими до амоксициліну. Інфекції, спричинені чутливими до амоксициліну мікроорганізмами, можна лікувати препаратом Аугментин, оскільки амоксицилін є одним з його активних інгредієнтів. Аугментин також показаний для лікування змішаних інфекцій, зумовлених мікроорганізмами, чутливими до амоксициліну, а також мікроорганізмами, що продукують β-лактамазу, чутливими до комбінації амоксициліну з клавулановою кислотою. Чутливість бактерій до комбінації амоксициліну з клавулановою кислотою варіюється в залежності від регіону та з часом. Там, де це можливо, мають бути прийняті до уваги локальні дані щодо чутливості. У разі потреби слід проводити збір мікробіологічних зразків та аналіз на бактеріологічну чутливість.Протипоказання до застосуванняпідвищена чутливість до амоксициліну, клавуланової кислоти, інших компонентів препарату, бета-лактамних антибіотиків (наприклад, пеніцилінів, цефалоспоринів) в анамнезі; попередні епізоди жовтяниці або порушення функції печінки при застосуванні комбінації амоксициліну з клавулановою кислотою в анамнезі; дитячий вік до 12 років та маса тіла менше 40 кг; порушення функції нирок (КК ≤30 мл/хв) – (для таблеток 875 мг/125 мг). Обережно: порушення функції печінки.Вагітність та лактаціяУ дослідженнях репродуктивної функції у тварин пероральне та парентеральне введення препарату Аугментин не викликало тератогенних ефектів. У поодинокому дослідженні у жінок з передчасним розривом плодових оболонок було встановлено, що профілактична терапія препаратом може бути пов'язана з підвищенням ризику некротизуючого ентероколіту у новонароджених. Як і всі лікарські препарати, Аугментин не рекомендується застосовувати під час вагітності, за винятком тих випадків, коли очікувана користь застосування для матері перевищує потенційний ризик для плода. Аугментин можна застосовувати під час грудного вигодовування. За винятком можливості розвитку сенсибілізації, діареї або кандидозу слизових оболонок ротової порожнини, пов'язаних з проникненням у грудне молоко слідових кількостей діючих речовин цього препарату, жодних інших несприятливих ефектів у дітей, які перебувають на грудному вигодовуванні, не спостерігалося. У разі виникнення несприятливих ефектів у дітей, які перебувають на грудному вигодовуванні, необхідно припинити грудне вигодовування. Протипоказано застосування препарату у дитячому віці до 12 років та при масі тіла менше 40 кг.Побічна діяНебажані реакції, представлені нижче, перераховані відповідно до ураження органів і систем органів і частотою народження. Частота народження визначається наступним чином: дуже часто (≥1/10), часто (≥1/100, Категорії частоти були сформовані на підставі клінічних досліджень препарату та післяреєстраційного спостереження. Інфекційні та паразитарні захворювання: часто – кандидоз шкіри та слизових оболонок. З боку системи кровотворення: рідко – оборотна лейкопенія (включаючи нейтропенію) та оборотна тромбоцитопенія; дуже рідко – оборотний агранулоцитоз та оборотна гемолітична анемія, подовження протромбінового часу та часу кровотечі, анемія, еозинофілія, тромбоцитоз. З боку імунної системи: дуже рідко – ангіоневротичний набряк, анафілактичні реакції, синдром, подібний до сироваткової хвороби, алергічний васкуліт. З боку нервової системи: нечасто – запаморочення, біль голови; дуже рідко – оборотна гіперактивність, судоми (судоми можуть спостерігатися у пацієнтів з порушеннями функції нирок, а також у тих, хто отримує високі дози препарату), безсоння, збудження, тривога, зміна поведінки. З боку травної системи: дорослі: дуже часто – діарея, часто – нудота, блювання; діти: часто – діарея, нудота, блювання; вся популяція: нудота найчастіше спостерігається прийому високих доз препарату. Якщо після початку прийому препарату спостерігаються небажані реакції з боку шлунково-кишкового тракту, вони можуть бути усунені, якщо приймати препарат на початку їди. Нечасто – порушення травлення; дуже рідко - антибіотико-асоційований коліт, індукований прийомом антибіотиків (включаючи псевдомембранозний коліт та геморагічний коліт) (див. розділ "Особливі вказівки"), чорна "волосата" мова, гастрит, стоматит. З боку печінки та жовчовивідних шляхів: нечасто – помірне підвищення активності ACT та/або АЛТ (спостерігається у пацієнтів, які отримують терапію бета-лактамними антибіотиками, проте клінічна значущість його невідома); дуже рідко – гепатит та холестатична жовтяниця (дані реакції відзначалися при терапії іншими пеніцилінами та цефалоспоринами), збільшення концентрації білірубіну та лужної фосфатази. Небажані реакції з боку печінки спостерігалися головним чином у чоловіків та пацієнтів похилого віку і можуть бути пов'язані з тривалою терапією. Ці небажані реакції дуже рідко спостерігаються у дітей. Перелічені ознаки та симптоми зазвичай зустрічаються в процесі або відразу після закінчення терапії, проте в окремих випадках можуть не виявлятися протягом кількох тижнів після завершення терапії. Небажані реакції, як правило, є оборотними. Небажані реакції з боку печінки можуть бути важкими, у рідкісних випадках були повідомлення про летальні наслідки. Майже завжди це були особи з серйозною супутньою патологією або особи, які отримують одночасно потенційно гепатотоксичні препарати. З боку шкіри та підшкірних тканин: нечасто – висипання, свербіж, кропив'янка; рідко – багатоформна еритема; дуже рідко – синдром Стівенса-Джонсона, токсичний зпідермальний некроліз, бульозний ексфоліативний дерматит, гострий генералізований екзантематозний пустульоз. У разі виникнення шкірних алергічних реакцій лікування препаратом Аугментин необхідно припинити. З боку сечовидільної системи: дуже рідко – інтерстиціальний нефрит, кристалурія, гематурія.Взаємодія з лікарськими засобамиОдночасне застосування препарату Аугментин і пробенециду не рекомендовано. Пробенецид знижує канальцеву секрецію амоксициліну, і тому одночасне застосування препарату Аугментин і пробенециду може призводити до підвищення та персистенції в крові концентрації амоксициліну, але не клавуланової кислоти. Одночасне використання алопуринолу та амоксициліну може підвищувати ризик виникнення шкірних алергічних реакцій. В даний час у літературі немає даних про одночасне застосування комбінації амоксициліну з клавулановою кислотою та алопуринолом. Пеніциліни здатні уповільнювати виведення з організму метотрексату за рахунок інгібування його канальцевої секреції, тому одночасне застосування препарату Аугментин і метотрексату може збільшити токсичність метотрексату. Як і інші антибактеріальні препарати, препарат Аугментин може впливати на кишкову мікрофлору, призводячи до зниження всмоктування естрогенів із ШКТ та зниження ефективності комбінованих пероральних контрацептивів. У літературі описуються рідкісні випадки збільшення MHO у пацієнтів при сумісному застосуванні аценокумаролу або варфарину та амоксициліну. При необхідності одночасного призначення препарату Аугментин® з антикоагулянтами протромбіновий час або MHO повинні ретельно контролюватись при призначенні або відміні препарату Аугментин®, може знадобитися корекція дози антикоагулянтів для прийому внутрішньо. У пацієнтів, які отримували мікофенолат мофетил, після початку застосування комбінації амоксициліну з клавулановою кислотою спостерігалося зниження концентрації активного метаболіту - мікофенолової кислоти до прийому чергової дози препарату приблизно на 50%. Зміни даної концентрації не можуть точно відображати загальні зміни експозиції мікофенолової кислоти. Запобіжні заходи Перед початком лікування препаратом Аугментин® необхідно зібрати докладний анамнез щодо попередніх реакцій гіперчутливості на пеніциліни, цефалоспорини або інші речовини, що викликають алергічну реакцію у пацієнта. Описані серйозні, а іноді і летальні реакції гіперчутливості (анафілактичні реакції) на пеніциліни. Ризик виникнення таких реакцій найбільш високий у пацієнтів, які мають в анамнезі реакції гіперчутливості на пеніциліни. У разі виникнення алергічної реакції необхідно припинити лікування препаратом Аугментин і розпочати відповідну альтернативну терапію. При серйозних реакціях гіперчутливості слід негайно запровадити епінефрін. Можуть знадобитися також оксигенотерапія, внутрішньовенне введення кортикостероїдів та забезпечення прохідності дихальних шляхів, що включає інтубацію. У разі виникнення шкірних алергічних реакцій лікування препаратом Аугментин необхідно припинити. У разі підозри на інфекційний мононуклеоз препарат Аугментин® не слід застосовувати, оскільки у пацієнтів з цим захворюванням амоксицилін може викликати кореподібний шкірний висип, що ускладнює діагностику захворювання. Тривале лікування препаратом Аугментин іноді призводить до надмірного розмноження нечутливих мікроорганізмів. Описано випадки виникнення псевдомембранозного коліту при прийомі антибіотиків, ступінь тяжкості якого може варіювати від легкого до загрозливого життя. Тому важливо враховувати можливість розвитку псевдомембранозного коліту у пацієнтів із діареєю під час або після застосування антибіотиків. Якщо діарея тривала або має виражений характер або пацієнт має спазми в животі, лікування має бути негайно припинено, і пацієнт повинен бути обстежений. Протипоказане застосування препаратів, що гальмують перистальтику кишечника. В цілому, препарат Аугментин® переноситься добре і має властиву всім пеніцилінам низьку токсичність. Під час тривалої терапії препаратом Аугментин® рекомендується періодично оцінювати функцію нирок, печінки та ситсеми кровотворення. У пацієнтів, які отримували комбінацію амоксициліну з клавулановою кислотою спільно з непрямими (пероральними) антикоагулянтами, в окремих випадках повідомлялося про збільшення протромбінового часу (підвищення MHO). При сумісному призначенні непрямих (пероральних) антикоагулянтів з комбінацією амоксициліну з клавулановою кислотою необхідно контролювати відповідні показники. Для підтримки необхідного ефекту пероральних антикоагулянтів може знадобитися коригування їхньої дози. У пацієнтів зі зниженим діурезом у рідкісних випадках повідомлялося про розвиток кристалурії, переважно при парентеральному застосуванні препарату. Під час введення високих доз амоксициліну рекомендується приймати достатню кількість рідини та підтримувати адекватний діурез для зменшення ймовірності утворення кристалів амоксициліну. Прийом препарату Аугментин внутрішньо приводить до високого вмісту амоксициліну в сечі, що може призводити до хибнопозитивних результатів при визначенні глюкози в сечі (наприклад, проба Бенедикта, проба Фелінга). У цьому випадку рекомендується застосовувати глюкозоксидантний метод визначення концентрації глюкози у сечі. Клавуланова кислота може викликати неспецифічне зв'язування імуноглобуліну G та альбуміну з мембранами еритроцитів, що призводить до хибнопозитивних результатів проби Кумбса. Упаковка з алюмінієвої фольги, що ламінує, містить пакет з осушувачем, який не призначений для прийому всередину. Необхідно використовувати препарат Аугментин протягом 30 днів з моменту розкриття упаковки з ламінованої алюмінієвої фольги. Зловживання та лікарська залежність Не спостерігалося лікарської залежності, звикання та реакцій ейфорії, пов'язаних із вживанням препарату Аугментин®. Вплив на здатність до керування автотранспортом та управління механізмами Оскільки препарат може викликати запаморочення, необхідно попередити пацієнтів про запобіжні заходи при керуванні транспортним засобом або роботі з механізмами, що рухаються.Спосіб застосування та дозиПрепарат приймають внутрішньо. Режим дозування встановлюють індивідуально залежно від віку, маси тіла, функцій нирок пацієнта, а також від ступеня тяжкості інфекції. Для оптимальної абсорбції та зменшення можливих побічних ефектів з боку травної системи Аугментин® рекомендується приймати на початку їди. Мінімальний курс антибактеріальної терапії становить 5 днів. Лікування не повинно тривати понад 14 днів без перегляду клінічної ситуації. При необхідності можливе проведення ступінчастої терапії (на початку терапії парентеральне введення препарату з наступним переходом на пероральний прийом). Дорослі та діти старше 12 років або з масою тіла 40 кг і більше Рекомендується застосовувати інші лікарські форми препарату Аугментин або суспензію із співвідношенням амоксициліну до клавуланової кислоти 7:1 (400 мг/57 мг на 5 мл). Діти віком від 3 місяців до 12 років з масою тіла менше 40 кг Розрахунок дози проводять залежно від віку і маси тіла, вказують в мг/кг маси тіла/сут (розрахунок по амоксициліну) або мл суспензії. Кратність прийому суспензії 125 мг/31.25 мг на 5 мл - 3 рази/сут кожні 8 год. Кратність прийому суспензії 200 мг/28.5 мг на 5 мл або 400 мг/57 мг на 5 мл - 2 рази/сут кожні 12 год. Рекомендований режим дозування та кратність прийому представлені у таблиці нижче. Таблиця режиму дозування препарату Аугментин ® (розрахунок дози амоксициліну) Кратність прийому - 3 рази на добу Суспензія 4:1 (125 мг/31.25 мг на 5 мл) Кратність прийому - 2 рази на добу Суспензія 7:1 (200 мг/28.5 мг на 5 мл або 400 мг/57 мг на 5 мл) Низькі дози 20 мг/кг/добу 25 мг/кг/добу Високі дози 40 мг/кг/добу 45 мг/кг/добу Низькі дози препарату Аугментин застосовуються для лікування інфекцій шкіри та м'яких тканин, а також рецидивуючого тонзиліту. Високі дози препарату Аугментин застосовують для лікування таких захворювань, як середній отит, синусит, інфекції нижніх дихальних шляхів та сечовивідних шляхів, інфекції кісток та суглобів. Недостатньо клінічних даних для рекомендації застосування препарату Аугментин у дозі більше 40 мг/кг/добу на 3 прийоми (суспензія 4:1) та 45 мг/кг/добу на 2 прийоми (суспензія 7:1) недостатньо клінічних даних для рекомендації застосування у дозі більше у дітей віком до 2 років. Діти від народження до 3 місяців Внаслідок незрілості виділеної функції нирок рекомендована доза препарату Аугментин ( розрахунок по амоксициліну) становить 30 мг/кг/добу на 2 прийоми у вигляді суспензії 4:1. Застосування суспензії 7:1 (200 мг/28.5 мг на 5 мл або 400 мг/57 мг на 5 мл) у даної популяції протипоказане. Діти, що народилися передчасно Немає рекомендацій щодо режиму дозування. Пацієнти похилого віку Не потрібна корекція дози препарату. У пацієнтів похилого віку із порушеннями функції нирок дозу слід коригувати так, як зазначено нижче для дорослих із порушеннями функції нирок. Пацієнти з порушенням функції нирок Корекція доз заснована на максимальній дозі амоксициліну, що рекомендується, і проводиться з урахуванням значень КК. КК Суспензія 4:1 (125 мг/31.25 мг на 5 мл) >30 мл/хв Корекція режиму дозування не потрібна 10-30 мл/хв 15 мг/3.75 мг/кг 2 рази на добу, максимальна доза - 500 мг/125 мг 2 рази на добу <10 мл/хв 15 мг/3.75 мг/кг 1 раз на добу, максимальна добова доза – 500 мг/125 мг Суспензію 7:1 (200 мг/28.5 мг на 5 мл або 400 мг/57 мг на 5 мл) слід застосовувати тільки у пацієнтів з КК >30 мл/хв, при цьому корекції дози не потрібно. Найчастіше, наскільки можна, слід віддавати перевагу парентеральної терапії. Пацієнти, що перебувають на гемодіалізі Рекомендований режим дозування – 15 мг/3.75 мг/кг 1 раз на добу. Перед сеансом гемодіалізу слід ввести додаткову дозу 15 мг/3.75 мг/кг. Для відновлення концентрацій активних компонентів препарату Аугментин у крові другу додаткову дозу 15 мг/3.75 мг/кг слід ввести після сеансу гемодіалізу. Пацієнти з порушеннями функції печінки Лікування проводять з обережністю; регулярно здійснюють моніторинг функції печінки. Недостатньо даних для проведення корекції режиму дозування цієї категорії пацієнтів.ПередозуванняСимптоми: можуть виникати симптоми з боку шлунково-кишкового тракту та порушення водно-електролітного балансу. Описано амоксицилінову кристалурію, що в деяких випадках призводить до розвитку ниркової недостатності. Можуть спостерігатися судоми у пацієнтів з порушеннями функції нирок, а також у тих, хто отримує високі дози. Лікування: симптоми з боку шлунково-кишкового тракту – симптоматична терапія, приділяючи особливу увагу нормалізації водно-електролітного балансу. У разі передозування амоксицилін та клавуланова кислота можуть бути видалені із кровотоку шляхом гемодіалізу. Результати проспективного дослідження, проведеного за участю 51 дитини в токсикологічному центрі, показали, що введення амоксициліну в дозі менш ніж 250 мг/кг не призводило до значних клінічних симптомів і не вимагало промивання шлунка.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаПігулки, покриті плівковою оболонкою від білого до майже білого кольору, овальні, з натиском "AUGMENTIN" на одному боці; на зламі – від жовтувато-білого до майже білого кольору. 1 таб. Активні речовини: амоксицилін (у формі тригідрату) – 250 мг; клавуланова кислота (у формі калієвої солі) – 125 мг; Допоміжні речовини: магнію стеарат – 6.5 мг, карбоксиметилкрохмаль натрію – 13 мг, кремнію діоксид колоїдний – 6.5 мг, целюлоза мікрокристалічна – 650 мг. Склад плівкової оболонки: титану діоксид - 9.63 мг, гіпромеллоза (5сР) - 7.39 мг, гіпромелоза (15сР) - 2.46 мг, макрогол 4000 - 1.46 мг, макрогол 6000 - 1.46 мг, диметикон - 0,000000000000000000000000000000 ). 10 шт. - блістери (1) з пакетиком із силікагелем - упаковки з ламінованої алюмінієвої фольги (2) - пачки картонні. Таблетки, покриті плівковою оболонкою від білого до майже білого кольору, овальні, з видавленим написом "AС" та ризиком на одному боці. 1 таб. Активні речовини: амоксицилін (у формі амоксициліну тригідрату) – 500 мг; клавуланова кислота (у формі клавуланату калію) – 125 мг; Допоміжні речовини: магнію стеарат – 7.27 мг, карбоксиметилкрохмаль натрію – 21 мг, кремнію діоксид колоїдний – 10.5 мг, целюлоза мікрокристалічна – до 1050 мг. Склад плівкової оболонки: титану діоксид - 11.6 мг, гіпромелоза (5 cps) - 8.91 мг, гіпромелоза (15 cps) - 2.97 мг, макрогол 4000 - 1.76 мг, макрогол 6000 - 1.76 мг, диметикон 50. 7 шт. - блістери (1) з пакетиком із силікагелем - упаковки з ламінованої алюмінієвої фольги (2) - пачки картонні. 10 шт. - блістери (1) з пакетиком із силікагелем - упаковки з ламінованої алюмінієвої фольги (2) - пачки картонні. Таблетки, покриті плівковою оболонкою від білого до майже білого кольору, овальні, з гравіюванням "AC" на обох сторонах та ризиком на одній стороні. 1 таб. Активні речовини: амоксициліну тригідрат – 1004.43 мг (відповідає вмісту амоксициліну – 875 мг); клавуланат калію – 148.91 мг (відповідає вмісту клавуланової кислоти – 125 мг); Допоміжні речовини: магнію стеарат – 14.5 мг, карбоксиметилкрохмаль натрію – 29 мг, кремнію діоксид колоїдний – 10 мг, целюлоза мікрокристалічна – 243.16 мг. Склад плівкової оболонки Опадрай OY-S-7300 білий: титану діоксид – 43%, гіпромелоза 5 сПз – 33%, гіпромелоза 15 сПз – 11%, макрогол 4000 – 6.5%, макрогол 6000 – 6.5%. 7 шт. - блістери (1) з пакетом осушувача - упаковки з алюмінієвої фольги, що ламінує, (2) - пачки картонні.Фармакотерапевтична групаМеханізм дії Амоксицилін - напівсинтетичний антибіотик широкого спектра дії, що має активність проти багатьох грампозитивних і грамнегативних мікроорганізмів. У той же час, амоксицилін схильний до руйнування β-лактамазами, і тому спектр активності амоксициліну не поширюється на мікроорганізми, які продукують цей фермент. Клавуланова кислота є інгібітором β-лактамаз, структурно споріднений з пеніцилінами, має здатність інактивувати широкий спектр β-лактамаз, виявлених у мікроорганізмів, стійких до пеніцилінів і цефалоспоринів. Клавуланова кислота має достатню ефективність щодо плазмідних β-лактамаз, які найчастіше зумовлюють резистентність бактерій. Двома основними механізмами резистентності до комбінації амоксициліну з клавулановою кислотою є: Інактивація бактеріальними β-лактамазами, які самі не інгібуються клавулановою кислотою, включаючи різні амінокислотні послідовності, що відносяться до класів В, С та D за класифікацією Ambler. Зміни в пеніцилін-зв'язуючих білках, що зменшують рівень спорідненості антибактеріального засобу до мішені. Зниження проникності зовнішньої мембрани та механізми еффлюксного насоса можуть викликати або сприяти формуванню резистентності, особливо серед грамнегативних мікроорганізмів. Присутність клавуланової кислоти в препараті Аугментин захищає амоксицилін від руйнування ферментами - β-лактамазами, що дозволяє розширити антибактеріальний спектр амоксициліну. Фармакодинамічні ефекти Нижче наведено класифікацію мікроорганізмів відповідно до їх чутливості in vitro до комбінації амоксициліну та клавуланової кислоти. Бактерії, зазвичай чутливі до комбінації амоксициліну з клавулановою кислотою Грампозитивні аероби: Bacillus anthracis, Enterococcus faecalis, Listeria monocytogenes, Nocardia asteroides, Streptococcus pyogenes1,2, Streptococcus agalactiae1,2, Streptococcus spp. (Інші β-гемолітичні стрептококи)1,2, Staphylococcus aureus (чутливий до метициліну)1, Staphylococcus saprophyticus (чутливий до метициліну), Staphylococcus spp. (Коагулазонегативні, чутливі до метициліну). Грамнегативні аероби: Bordetella pertussis, Haemophilus influenzae1, Helicobacter pylori, Moraxella catarrhalis1, Neisseria gonorrhoeae, Pasteurella multocida, Vibrio cholerae. Грампозитивні анаероби: Clostridium spp., Peptococcus niger, Peptostreptococcus magnus, Peptostreptococcus micros, Peptostreptococcus spp. Грамнегативні анаероби: Bacteroides fragilis, Bacteroides spp., Capnocytophaga spp., Eikenella corrodens, Fusobacterium nucleatum, Fusobacterium spp., Porphyromonas spp., Prevotella spp. Інші: Borrelia burgdorferi, Leptospira icterohaemorrhagiae, Treponema pallidum. Бактерії, для яких можлива набута резистентність до комбінації амоксициліну з клавулановою кислотою Грамнегативні аероби: Escherichia coli1, Klebsiella oxytoca, Klebsiella pneumoniae1, Klebsiella spp., Proteus mirabilis, Proteus vulgaris, Proteus spp., Salmonella spp., Shigella spp. Грампозитивні аероби: Corynebacterium spp., Enterococcus faecium, Streptococcus pneumoniae1,2, Streptococcus групи Viridans2. Бактерії, що мають природну стійкість до комбінації амоксициліну з клавулановою кислотою Грамнегативні аероби: Acinetobacter spp., Citrobacter freundii, Enterobacter spp., Hafnia alvei, Legionella pneumophila, Morganella morganii, Providencia spp., Pseudomonas spp., Serratia spp., Stenotrophomonas maltophilia, Yers Інші: Chlamydia pneumoniae, Chlamydia psittaci, Chlamydia spp., Coxiella burnetti, Mycoplasma spp. Щодо даних видів бактерій клінічна ефективність комбінації амоксициліну з клавулановою кислотою була продемонстрована у клінічних дослідженнях. Штами цих видів бактерій не продукують β-лактамази. Чутливість при монотерапії амоксициліном дозволяє припускати аналогічну чутливість до комбінації амоксициліну з клавулановою кислотою.ФармакокінетикаВсмоктування Обидва діючі речовини Аугментину ® , амоксицилін і клавуланова кислота, швидко і повністю всмоктуються зі шлунково-кишкового тракту після перорального прийому. Абсорбція діючих речовин оптимальна у разі прийому препарату на початку їди. Нижче наведено дані фармакокінетичних параметрів амоксициліну та клавуланової кислоти, отримані в окремих дослідженнях, коли здорові добровольці приймали натще: 1 таблетка Аугментин ® 250 мг / 125 мг (375 мг); 2 таблетки Аугментин ® 250 мг / 125 мг (375 мг); 1 таблетка препарат Аугментин ® 500 мг / 125 мг (625 мг); 500 мг амоксициліну; 125 мг клавуланової кислоти; 2 таблетки Аугментин ® 875 мг / 125 мг (1000 мг). Основні фармакокінетичні параметри Препарати Доза (мг) max ( мг/л) T max (год) AUC (мг×ч/л) T 1/2 (год) Амоксицилін у складі препарату Аугментин ® Аугментин ® 250 мг/125 мг 250 3.7 1.1 10.9 1.0 Аугментин 250 мг/125 мг, 2 таб. 500 5.8 1.5 20.9 1.3 Аугментин ® 500 мг/125 мг 500 6.5 1.5 23.2 1.3 Амоксицилін 500 мг 500 6.5 1.3 19.5 1.1 Аугментин ® 875 мг/125 мг 1750 11.64±2.78 1.5 (1-2.5) 53.52±12.31 1.19±0.21 Клавуланова кислота у складі препарату Аугментин® Аугментин ® 250 мг/125 мг 125 2.2 1.2 6.2 1.2 Аугментин 250 мг/125 мг, 2 таб. 250 4.1 1.3 11.8 1.0 Аугментин ® 500 мг/125 мг 125 2.8 1.3 7.3 0.8 Клавуланова кислота 125 мг 125 3.4 0.9 7.8 0.7 Аугментин ® 875 мг/125 мг 250 2.18±0.99 1.25 (1-2) 10.16±3.04 0.96±0.12 Розподіл Як і при внутрішньовенному введенні комбінації амоксициліну з клавулановою кислотою, терапевтичні концентрації амоксициліну та клавуланової кислоти створюються в різних органах і тканинах, інтерстиціальній рідині (органах черевної порожнини, жировій, кістковій та м'язовій тканинах, синевіальній, відокремлюваному). Амоксицилін і клавуланова кислота мають слабкий ступінь зв'язування з білками плазми крові. Проведені дослідження показали, що з білками плазми зв'язується близько 25% загальної кількості клавуланової кислоти і 18% амоксициліну. У дослідженнях на тваринах кумуляції інгредієнтів препарату Аугментин не виявлено. Амоксицилін, як і більшість пеніцилінів, проникає у грудне молоко. У грудному молоці виявлено також слідову кількість клавуланової кислоти. За винятком можливості розвитку сенсибілізації, діареї та кандидозу слизових оболонок порожнини рота, невідомо жодних інших негативних впливів амоксициліну та клавуланової кислоти на здоров'я дітей, які вигодовуються грудним молоком. Дослідження репродуктивної функції у тварин показали, що амоксицилін та клавуланова кислота проникають через плацентарний бар'єр, при цьому не було виявлено ознак негативного впливу на плід. Метаболізм 10-25% від початкової дози амоксициліну виводиться нирками у вигляді неактивного метаболіту (пеніцилової кислоти). Клавуланова кислота, що піддається інтенсивному метаболізму до 2,5-дигідро-4-(2-гідроксіетил)-5-оксо-1Н-піррол-3-карбонової кислоти і 1-аміно-4-гідрокси-бутан-2-вона і виводиться нирками , через ШКТ, а також з повітрям, що видихається, у вигляді діоксиду вуглецю. Виведення Як і інші пеніциліни, амоксицилін виводиться в основному нирками, тоді як клавуланова кислота виводиться за допомогою ниркового, так і позаниркового механізмів. Дослідження показали, що в середньому приблизно 60-70% амоксициліну і близько 40-65% клавуланової кислоти виводиться нирками в незміненому вигляді в перші 6 годин після призначення препарату.Клінічна фармакологіяАнтибіотик групи пеніцилінів широкого спектра дії з інгібітором бета-лактамаз.Показання до застосуванняБактеріальні інфекції, спричинені чутливими до препарату мікроорганізмами: інфекції верхніх дихальних шляхів і ЛОР-органів (наприклад, рецидивуючий тонзиліт, синусит, середній отит), які зазвичай викликаються Streptococcus pneumoniae, Haemophilus influenzae*, Moraxella catarrhalis*, Streptococcus pyogenes; інфекції нижніх відділів дихальних шляхів (наприклад, загострення хронічного бронхіту, пайова пневмонія та бронхопневмонія), зазвичай викликані Streptococcus pneumoniae, Haemophilus influenzae* та Moraxella catarrhalis* (крім таблеток 250 мг/125 мг); інфекції сечостатевого тракту: цистит, уретрит, пієлонефрит, інфекції жіночих статевих органів, які зазвичай викликаються видами сімейства Enterobacteriaceae (переважно Escherichia coli*), Staphylococcus saprophyticus та видами роду Enterococcus; гонорея, що викликається Neisseria gonorrhoeae* (крім таблеток 250 мг/125 мг); інфекції шкіри та м'яких тканин, зазвичай викликані Staphylococcus aureus*, Streptococcus pyogenes та видами роду Bacteroides*; інфекції кісток і суглобів (наприклад, остеомієліт, який зазвичай викликається Staphylococcus aureus*), при необхідності проведення тривалої терапії; одонтогенні інфекції (наприклад, періодонтит, верхньощелепний синусит, важкі дентальні абсцеси з целюлітом, що поширюється) - для таблеток 500 мг/125 мг або 875 мг/125 мг; інші змішані інфекції (наприклад, септичний аборт, післяпологовий сепсис, інтраабдомінальний сепсис) у межах ступінчастої терапії. * Окремі представники зазначеного роду мікроорганізмів, що продукують β-лактамазу, що робить їх нечутливими до амоксициліну. Інфекції, спричинені чутливими до амоксициліну мікроорганізмами, можна лікувати препаратом Аугментин, оскільки амоксицилін є одним з його активних інгредієнтів. Аугментин також показаний для лікування змішаних інфекцій, зумовлених мікроорганізмами, чутливими до амоксициліну, а також мікроорганізмами, що продукують β-лактамазу, чутливими до комбінації амоксициліну з клавулановою кислотою. Чутливість бактерій до комбінації амоксициліну з клавулановою кислотою варіюється в залежності від регіону та з часом. Там, де це можливо, мають бути прийняті до уваги локальні дані щодо чутливості. У разі потреби слід проводити збір мікробіологічних зразків та аналіз на бактеріологічну чутливість.Протипоказання до застосуванняпідвищена чутливість до амоксициліну, клавуланової кислоти, інших компонентів препарату, бета-лактамних антибіотиків (наприклад, пеніцилінів, цефалоспоринів) в анамнезі; попередні епізоди жовтяниці або порушення функції печінки при застосуванні комбінації амоксициліну з клавулановою кислотою в анамнезі; дитячий вік до 12 років та маса тіла менше 40 кг; порушення функції нирок (КК ≤30 мл/хв) – (для таблеток 875 мг/125 мг). Обережно: порушення функції печінки.Вагітність та лактаціяУ дослідженнях репродуктивної функції у тварин пероральне та парентеральне введення препарату Аугментин не викликало тератогенних ефектів. У поодинокому дослідженні у жінок з передчасним розривом плодових оболонок було встановлено, що профілактична терапія препаратом може бути пов'язана з підвищенням ризику некротизуючого ентероколіту у новонароджених. Як і всі лікарські препарати, Аугментин не рекомендується застосовувати під час вагітності, за винятком тих випадків, коли очікувана користь застосування для матері перевищує потенційний ризик для плода. Аугментин можна застосовувати під час грудного вигодовування. За винятком можливості розвитку сенсибілізації, діареї або кандидозу слизових оболонок ротової порожнини, пов'язаних з проникненням у грудне молоко слідових кількостей діючих речовин цього препарату, жодних інших несприятливих ефектів у дітей, які перебувають на грудному вигодовуванні, не спостерігалося. У разі виникнення несприятливих ефектів у дітей, які перебувають на грудному вигодовуванні, необхідно припинити грудне вигодовування. Протипоказано застосування препарату у дитячому віці до 12 років та при масі тіла менше 40 кг.Побічна діяНебажані реакції, представлені нижче, перераховані відповідно до ураження органів і систем органів і частотою народження. Частота народження визначається наступним чином: дуже часто (≥1/10), часто (≥1/100, Категорії частоти були сформовані на підставі клінічних досліджень препарату та післяреєстраційного спостереження. Інфекційні та паразитарні захворювання: часто – кандидоз шкіри та слизових оболонок. З боку системи кровотворення: рідко – оборотна лейкопенія (включаючи нейтропенію) та оборотна тромбоцитопенія; дуже рідко – оборотний агранулоцитоз та оборотна гемолітична анемія, подовження протромбінового часу та часу кровотечі, анемія, еозинофілія, тромбоцитоз. З боку імунної системи: дуже рідко – ангіоневротичний набряк, анафілактичні реакції, синдром, подібний до сироваткової хвороби, алергічний васкуліт. З боку нервової системи: нечасто – запаморочення, біль голови; дуже рідко – оборотна гіперактивність, судоми (судоми можуть спостерігатися у пацієнтів з порушеннями функції нирок, а також у тих, хто отримує високі дози препарату), безсоння, збудження, тривога, зміна поведінки. З боку травної системи: дорослі: дуже часто – діарея, часто – нудота, блювання; діти: часто – діарея, нудота, блювання; вся популяція: нудота найчастіше спостерігається прийому високих доз препарату. Якщо після початку прийому препарату спостерігаються небажані реакції з боку шлунково-кишкового тракту, вони можуть бути усунені, якщо приймати препарат на початку їди. Нечасто – порушення травлення; дуже рідко - антибіотико-асоційований коліт, індукований прийомом антибіотиків (включаючи псевдомембранозний коліт та геморагічний коліт) (див. розділ "Особливі вказівки"), чорна "волосата" мова, гастрит, стоматит. З боку печінки та жовчовивідних шляхів: нечасто – помірне підвищення активності ACT та/або АЛТ (спостерігається у пацієнтів, які отримують терапію бета-лактамними антибіотиками, проте клінічна значущість його невідома); дуже рідко – гепатит та холестатична жовтяниця (дані реакції відзначалися при терапії іншими пеніцилінами та цефалоспоринами), збільшення концентрації білірубіну та лужної фосфатази. Небажані реакції з боку печінки спостерігалися головним чином у чоловіків та пацієнтів похилого віку і можуть бути пов'язані з тривалою терапією. Ці небажані реакції дуже рідко спостерігаються у дітей. Перелічені ознаки та симптоми зазвичай зустрічаються в процесі або відразу після закінчення терапії, проте в окремих випадках можуть не виявлятися протягом кількох тижнів після завершення терапії. Небажані реакції, як правило, є оборотними. Небажані реакції з боку печінки можуть бути важкими, у рідкісних випадках були повідомлення про летальні наслідки. Майже завжди це були особи з серйозною супутньою патологією або особи, які отримують одночасно потенційно гепатотоксичні препарати. З боку шкіри та підшкірних тканин: нечасто – висипання, свербіж, кропив'янка; рідко – багатоформна еритема; дуже рідко – синдром Стівенса-Джонсона, токсичний зпідермальний некроліз, бульозний ексфоліативний дерматит, гострий генералізований екзантематозний пустульоз. У разі виникнення шкірних алергічних реакцій лікування препаратом Аугментин необхідно припинити. З боку сечовидільної системи: дуже рідко – інтерстиціальний нефрит, кристалурія, гематурія.Взаємодія з лікарськими засобамиОдночасне застосування препарату Аугментин і пробенециду не рекомендовано. Пробенецид знижує канальцеву секрецію амоксициліну, і тому одночасне застосування препарату Аугментин і пробенециду може призводити до підвищення та персистенції в крові концентрації амоксициліну, але не клавуланової кислоти. Одночасне використання алопуринолу та амоксициліну може підвищувати ризик виникнення шкірних алергічних реакцій. В даний час у літературі немає даних про одночасне застосування комбінації амоксициліну з клавулановою кислотою та алопуринолом. Пеніциліни здатні уповільнювати виведення з організму метотрексату за рахунок інгібування його канальцевої секреції, тому одночасне застосування препарату Аугментин і метотрексату може збільшити токсичність метотрексату. Як і інші антибактеріальні препарати, препарат Аугментин може впливати на кишкову мікрофлору, призводячи до зниження всмоктування естрогенів із ШКТ та зниження ефективності комбінованих пероральних контрацептивів. У літературі описуються рідкісні випадки збільшення MHO у пацієнтів при сумісному застосуванні аценокумаролу або варфарину та амоксициліну. При необхідності одночасного призначення препарату Аугментин® з антикоагулянтами протромбіновий час або MHO повинні ретельно контролюватись при призначенні або відміні препарату Аугментин®, може знадобитися корекція дози антикоагулянтів для прийому внутрішньо. У пацієнтів, які отримували мікофенолат мофетил, після початку застосування комбінації амоксициліну з клавулановою кислотою спостерігалося зниження концентрації активного метаболіту - мікофенолової кислоти до прийому чергової дози препарату приблизно на 50%. Зміни даної концентрації не можуть точно відображати загальні зміни експозиції мікофенолової кислоти. Запобіжні заходи Перед початком лікування препаратом Аугментин® необхідно зібрати докладний анамнез щодо попередніх реакцій гіперчутливості на пеніциліни, цефалоспорини або інші речовини, що викликають алергічну реакцію у пацієнта. Описані серйозні, а іноді і летальні реакції гіперчутливості (анафілактичні реакції) на пеніциліни. Ризик виникнення таких реакцій найбільш високий у пацієнтів, які мають в анамнезі реакції гіперчутливості на пеніциліни. У разі виникнення алергічної реакції необхідно припинити лікування препаратом Аугментин і розпочати відповідну альтернативну терапію. При серйозних реакціях гіперчутливості слід негайно запровадити епінефрін. Можуть знадобитися також оксигенотерапія, внутрішньовенне введення кортикостероїдів та забезпечення прохідності дихальних шляхів, що включає інтубацію. У разі виникнення шкірних алергічних реакцій лікування препаратом Аугментин необхідно припинити. У разі підозри на інфекційний мононуклеоз препарат Аугментин® не слід застосовувати, оскільки у пацієнтів з цим захворюванням амоксицилін може викликати кореподібний шкірний висип, що ускладнює діагностику захворювання. Тривале лікування препаратом Аугментин іноді призводить до надмірного розмноження нечутливих мікроорганізмів. Описано випадки виникнення псевдомембранозного коліту при прийомі антибіотиків, ступінь тяжкості якого може варіювати від легкого до загрозливого життя. Тому важливо враховувати можливість розвитку псевдомембранозного коліту у пацієнтів із діареєю під час або після застосування антибіотиків. Якщо діарея тривала або має виражений характер або пацієнт має спазми в животі, лікування має бути негайно припинено, і пацієнт повинен бути обстежений. Протипоказане застосування препаратів, що гальмують перистальтику кишечника. В цілому, препарат Аугментин® переноситься добре і має властиву всім пеніцилінам низьку токсичність. Під час тривалої терапії препаратом Аугментин® рекомендується періодично оцінювати функцію нирок, печінки та ситсеми кровотворення. У пацієнтів, які отримували комбінацію амоксициліну з клавулановою кислотою спільно з непрямими (пероральними) антикоагулянтами, в окремих випадках повідомлялося про збільшення протромбінового часу (підвищення MHO). При сумісному призначенні непрямих (пероральних) антикоагулянтів з комбінацією амоксициліну з клавулановою кислотою необхідно контролювати відповідні показники. Для підтримки необхідного ефекту пероральних антикоагулянтів може знадобитися коригування їхньої дози. У пацієнтів зі зниженим діурезом у рідкісних випадках повідомлялося про розвиток кристалурії, переважно при парентеральному застосуванні препарату. Під час введення високих доз амоксициліну рекомендується приймати достатню кількість рідини та підтримувати адекватний діурез для зменшення ймовірності утворення кристалів амоксициліну. Прийом препарату Аугментин внутрішньо приводить до високого вмісту амоксициліну в сечі, що може призводити до хибнопозитивних результатів при визначенні глюкози в сечі (наприклад, проба Бенедикта, проба Фелінга). У цьому випадку рекомендується застосовувати глюкозоксидантний метод визначення концентрації глюкози у сечі. Клавуланова кислота може викликати неспецифічне зв'язування імуноглобуліну G та альбуміну з мембранами еритроцитів, що призводить до хибнопозитивних результатів проби Кумбса. Упаковка з алюмінієвої фольги, що ламінує, містить пакет з осушувачем, який не призначений для прийому всередину. Необхідно використовувати препарат Аугментин протягом 30 днів з моменту розкриття упаковки з ламінованої алюмінієвої фольги. Зловживання та лікарська залежність Не спостерігалося лікарської залежності, звикання та реакцій ейфорії, пов'язаних із вживанням препарату Аугментин®. Вплив на здатність до керування автотранспортом та управління механізмами Оскільки препарат може викликати запаморочення, необхідно попередити пацієнтів про запобіжні заходи при керуванні транспортним засобом або роботі з механізмами, що рухаються.Спосіб застосування та дозиПрепарат приймають внутрішньо. Режим дозування встановлюють індивідуально залежно від віку, маси тіла, функцій нирок пацієнта, а також від ступеня тяжкості інфекції. Для оптимальної абсорбції та зменшення можливих побічних ефектів з боку травної системи Аугментин® рекомендується приймати на початку їди. Мінімальний курс антибактеріальної терапії становить 5 днів. Лікування не повинно тривати понад 14 днів без перегляду клінічної ситуації. При необхідності можливе проведення ступінчастої терапії (спочатку внутрішньовенне введення препарату Аугментин у лікарській формі порошок для приготування розчину для внутрішньовенного введення з подальшим переходом на препарат Аугментин у лікарських формах для перорального застосування). Необхідно пам'ятати, що 2 таблетки 250 мг/125 мг не еквівалентні 1 таблетці 500 мг/125 мг. Дорослі та діти старше 12 років або з масою тіла 40 кг і більше по 1 таб. 250 мг/125 мг 3 рази на добу при інфекціях легкого та середнього ступеня тяжкості. При інфекціях тяжкого ступеня (включаючи хронічні та рецидивні інфекції сечовивідних шляхів, хронічні та рецидивні інфекції нижніх дихальних шляхів) рекомендовані інші дозування препарату Аугментин ® - по 1 таб. 500 мг/125 мг 3 рази на добу або 1 таб. 875 мг/125 мг 2 рази на добу. Особливі групи пацієнтів Діти молодші 12 років із масою тіла менше 40 кг Рекомендується використовувати інші лікарські форми препарату Аугментин . Пацієнти похилого віку Не потрібна корекція дози препарату. У пацієнтів з порушеннями функції нирок дозу слід коригувати так, як зазначено нижче для дорослих з порушеннями функції нирок. Пацієнти з порушенням функції нирок Корекція доз заснована на максимальній дозі амоксициліну, що рекомендується, і проводиться з урахуванням значень КК. КК Таблетки 250 мг+125 мг Пігулки 500 мг+125 мг 30 мл/хв Корекція режиму дозування не потрібна Корекція режиму дозування не потрібна 10-30 мл/хв 1 таб. 250 мг + 125 мг (при легкому та середньотяжкому перебігу інфекції) 2 рази на добу 1 таб. 500 мг+125 мг (при середньому та тяжкому перебігу інфекції) 2 рази/добу 10 мл/хв 1 таб. 250 мг+125 мг (при легкій та середньотяжкій перебігу інфекції) 1 раз на добу 1 таб. 500 мг+125 мг (при середньому та тяжкому перебігу інфекції) 1 раз на добу Найчастіше, наскільки можна, слід віддавати перевагу парентеральної терапії. Таблетки 875 мг + 125 мг слід застосовувати тільки у пацієнтів з КК 30 мл/хв, при цьому не потрібно корекції режиму дозування. Пацієнти, що перебувають на гемодіалізі Корекція дози заснована на максимальній рекомендованій дозі амоксициліну: 2 таб. 250 мг/125 мг, або 1 таб. 500 мг/125 мг в один прийом кожні 24 год. Під час сеансу гемодіалізу додатково 1 доза (1 таб.) та ще 1 доза (1 таб.) наприкінці сеансу діалізу (для компенсації зниження сироваткових концентрацій амоксициліну та клавуланової кислоти). Пацієнти з порушеннями функції печінки Лікування проводять з обережністю; регулярно здійснюють моніторинг функції печінки. Недостатньо даних для проведення корекції режиму дозування цієї категорії пацієнтів.ПередозуванняСимптоми: можуть виникати симптоми з боку шлунково-кишкового тракту та порушення водно-електролітного балансу. Описано амоксицилінову кристалурію, що в деяких випадках призводить до розвитку ниркової недостатності. Можуть спостерігатися судоми у пацієнтів з порушеннями функції нирок, а також у тих, хто отримує високі дози. Лікування: симптоми з боку шлунково-кишкового тракту – симптоматична терапія, приділяючи особливу увагу нормалізації водно-електролітного балансу. У разі передозування амоксицилін та клавуланова кислота можуть бути видалені із кровотоку шляхом гемодіалізу. Результати проспективного дослідження, проведеного за участю 51 дитини в токсикологічному центрі, показали, що введення амоксициліну в дозі менш ніж 250 мг/кг не призводило до значних клінічних симптомів і не вимагало промивання шлунка.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаПігулки, покриті плівковою оболонкою від білого до майже білого кольору, овальні, з натиском "AUGMENTIN" на одному боці; на зламі – від жовтувато-білого до майже білого кольору. 1 таб. Активні речовини: амоксицилін (у формі тригідрату) – 250 мг; клавуланова кислота (у формі калієвої солі) – 125 мг; Допоміжні речовини: магнію стеарат – 6.5 мг, карбоксиметилкрохмаль натрію – 13 мг, кремнію діоксид колоїдний – 6.5 мг, целюлоза мікрокристалічна – 650 мг. Склад плівкової оболонки: титану діоксид - 9.63 мг, гіпромеллоза (5сР) - 7.39 мг, гіпромелоза (15сР) - 2.46 мг, макрогол 4000 - 1.46 мг, макрогол 6000 - 1.46 мг, диметикон - 0,000000000000000000000000000000 ). 10 шт. - блістери (1) з пакетиком із силікагелем - упаковки з ламінованої алюмінієвої фольги (2) - пачки картонні. Таблетки, покриті плівковою оболонкою від білого до майже білого кольору, овальні, з видавленим написом "AС" та ризиком на одному боці. 1 таб. Активні речовини: амоксицилін (у формі амоксициліну тригідрату) – 500 мг; клавуланова кислота (у формі клавуланату калію) – 125 мг; Допоміжні речовини: магнію стеарат – 7.27 мг, карбоксиметилкрохмаль натрію – 21 мг, кремнію діоксид колоїдний – 10.5 мг, целюлоза мікрокристалічна – до 1050 мг. Склад плівкової оболонки: титану діоксид - 11.6 мг, гіпромелоза (5 cps) - 8.91 мг, гіпромелоза (15 cps) - 2.97 мг, макрогол 4000 - 1.76 мг, макрогол 6000 - 1.76 мг, диметикон 50. 7 шт. - блістери (1) з пакетиком із силікагелем - упаковки з ламінованої алюмінієвої фольги (2) - пачки картонні. 10 шт. - блістери (1) з пакетиком із силікагелем - упаковки з ламінованої алюмінієвої фольги (2) - пачки картонні. Таблетки, покриті плівковою оболонкою від білого до майже білого кольору, овальні, з гравіюванням "AC" на обох сторонах та ризиком на одній стороні. 1 таб. Активні речовини: амоксициліну тригідрат – 1004.43 мг (відповідає вмісту амоксициліну – 875 мг); клавуланат калію – 148.91 мг (відповідає вмісту клавуланової кислоти – 125 мг); Допоміжні речовини: магнію стеарат – 14.5 мг, карбоксиметилкрохмаль натрію – 29 мг, кремнію діоксид колоїдний – 10 мг, целюлоза мікрокристалічна – 243.16 мг. Склад плівкової оболонки Опадрай OY-S-7300 білий: титану діоксид – 43%, гіпромелоза 5 сПз – 33%, гіпромелоза 15 сПз – 11%, макрогол 4000 – 6.5%, макрогол 6000 – 6.5%. 7 шт. - блістери (1) з пакетом осушувача - упаковки з алюмінієвої фольги, що ламінує, (2) - пачки картонні.Фармакотерапевтична групаМеханізм дії Амоксицилін - напівсинтетичний антибіотик широкого спектра дії, що має активність проти багатьох грампозитивних і грамнегативних мікроорганізмів. У той же час, амоксицилін схильний до руйнування β-лактамазами, і тому спектр активності амоксициліну не поширюється на мікроорганізми, які продукують цей фермент. Клавуланова кислота є інгібітором β-лактамаз, структурно споріднений з пеніцилінами, має здатність інактивувати широкий спектр β-лактамаз, виявлених у мікроорганізмів, стійких до пеніцилінів і цефалоспоринів. Клавуланова кислота має достатню ефективність щодо плазмідних β-лактамаз, які найчастіше зумовлюють резистентність бактерій. Двома основними механізмами резистентності до комбінації амоксициліну з клавулановою кислотою є: Інактивація бактеріальними β-лактамазами, які самі не інгібуються клавулановою кислотою, включаючи різні амінокислотні послідовності, що відносяться до класів В, С та D за класифікацією Ambler. Зміни в пеніцилін-зв'язуючих білках, що зменшують рівень спорідненості антибактеріального засобу до мішені. Зниження проникності зовнішньої мембрани та механізми еффлюксного насоса можуть викликати або сприяти формуванню резистентності, особливо серед грамнегативних мікроорганізмів. Присутність клавуланової кислоти в препараті Аугментин захищає амоксицилін від руйнування ферментами - β-лактамазами, що дозволяє розширити антибактеріальний спектр амоксициліну. Фармакодинамічні ефекти Нижче наведено класифікацію мікроорганізмів відповідно до їх чутливості in vitro до комбінації амоксициліну та клавуланової кислоти. Бактерії, зазвичай чутливі до комбінації амоксициліну з клавулановою кислотою Грампозитивні аероби: Bacillus anthracis, Enterococcus faecalis, Listeria monocytogenes, Nocardia asteroides, Streptococcus pyogenes1,2, Streptococcus agalactiae1,2, Streptococcus spp. (Інші β-гемолітичні стрептококи)1,2, Staphylococcus aureus (чутливий до метициліну)1, Staphylococcus saprophyticus (чутливий до метициліну), Staphylococcus spp. (Коагулазонегативні, чутливі до метициліну). Грамнегативні аероби: Bordetella pertussis, Haemophilus influenzae1, Helicobacter pylori, Moraxella catarrhalis1, Neisseria gonorrhoeae, Pasteurella multocida, Vibrio cholerae. Грампозитивні анаероби: Clostridium spp., Peptococcus niger, Peptostreptococcus magnus, Peptostreptococcus micros, Peptostreptococcus spp. Грамнегативні анаероби: Bacteroides fragilis, Bacteroides spp., Capnocytophaga spp., Eikenella corrodens, Fusobacterium nucleatum, Fusobacterium spp., Porphyromonas spp., Prevotella spp. Інші: Borrelia burgdorferi, Leptospira icterohaemorrhagiae, Treponema pallidum. Бактерії, для яких можлива набута резистентність до комбінації амоксициліну з клавулановою кислотою Грамнегативні аероби: Escherichia coli1, Klebsiella oxytoca, Klebsiella pneumoniae1, Klebsiella spp., Proteus mirabilis, Proteus vulgaris, Proteus spp., Salmonella spp., Shigella spp. Грампозитивні аероби: Corynebacterium spp., Enterococcus faecium, Streptococcus pneumoniae1,2, Streptococcus групи Viridans2. Бактерії, що мають природну стійкість до комбінації амоксициліну з клавулановою кислотою Грамнегативні аероби: Acinetobacter spp., Citrobacter freundii, Enterobacter spp., Hafnia alvei, Legionella pneumophila, Morganella morganii, Providencia spp., Pseudomonas spp., Serratia spp., Stenotrophomonas maltophilia, Yers Інші: Chlamydia pneumoniae, Chlamydia psittaci, Chlamydia spp., Coxiella burnetti, Mycoplasma spp. Щодо даних видів бактерій клінічна ефективність комбінації амоксициліну з клавулановою кислотою була продемонстрована у клінічних дослідженнях. Штами цих видів бактерій не продукують β-лактамази. Чутливість при монотерапії амоксициліном дозволяє припускати аналогічну чутливість до комбінації амоксициліну з клавулановою кислотою.ФармакокінетикаВсмоктування Обидві діючі речовини препарату Аугментин , амоксицилін та клавуланова кислота, швидко та повністю всмоктуються із ШКТ після перорального прийому. Абсорбція діючих речовин оптимальна у разі прийому препарату на початку їди. Нижче наведено дані фармакокінетичних параметрів амоксициліну та клавуланової кислоти, отримані в окремих дослідженнях, коли здорові добровольці приймали натще: 1 таблетку препарату Аугментин 250 мг/125 мг (375 мг); 2 таблетки препарату Аугментин 250 мг/125 мг (375 мг); 1 таблетку препарату Аугментин 500 мг/125 мг (625 мг); 500 мг амоксициліну; 125 мг клавуланової кислоти; 2 таблетки препарату Аугментин 875 мг/125 мг (1000 мг). Основні фармакокінетичні параметри Препарати Доза (мг) max ( мг/л) T max (год) AUC (мг×ч/л) T 1/2 (год) Амоксицилін у складі препарату Аугментин ® Аугментин ® 250 мг/125 мг 250 3.7 1.1 10.9 1.0 Аугментин 250 мг/125 мг, 2 таб. 500 5.8 1.5 20.9 1.3 Аугментин ® 500 мг/125 мг 500 6.5 1.5 23.2 1.3 Амоксицилін 500 мг 500 6.5 1.3 19.5 1.1 Аугментин ® 875 мг/125 мг 1750 11.64±2.78 1.5 (1-2.5) 53.52±12.31 1.19±0.21 Клавуланова кислота у складі препарату Аугментин® Аугментин ® 250 мг/125 мг 125 2.2 1.2 6.2 1.2 Аугментин 250 мг/125 мг, 2 таб. 250 4.1 1.3 11.8 1.0 Аугментин ® 500 мг/125 мг 125 2.8 1.3 7.3 0.8 Клавуланова кислота 125 мг 125 3.4 0.9 7.8 0.7 Аугментин ® 875 мг/125 мг 250 2.18±0.99 1.25 (1-2) 10.16±3.04 0.96±0.12 Розподіл Як і при внутрішньовенному введенні комбінації амоксициліну з клавулановою кислотою, терапевтичні концентрації амоксициліну та клавуланової кислоти створюються в різних органах і тканинах, інтерстиціальній рідині (органах черевної порожнини, жировій, кістковій та м'язовій тканинах, синевіальній, відокремлюваному). Амоксицилін і клавуланова кислота мають слабкий ступінь зв'язування з білками плазми крові. Проведені дослідження показали, що з білками плазми зв'язується близько 25% загальної кількості клавуланової кислоти і 18% амоксициліну. У дослідженнях на тваринах кумуляції інгредієнтів препарату Аугментин не виявлено. Амоксицилін, як і більшість пеніцилінів, проникає у грудне молоко. У грудному молоці виявлено також слідову кількість клавуланової кислоти. За винятком можливості розвитку сенсибілізації, діареї та кандидозу слизових оболонок порожнини рота, невідомо жодних інших негативних впливів амоксициліну та клавуланової кислоти на здоров'я дітей, які вигодовуються грудним молоком. Дослідження репродуктивної функції у тварин показали, що амоксицилін та клавуланова кислота проникають через плацентарний бар'єр, при цьому не було виявлено ознак негативного впливу на плід. Метаболізм 10-25% від початкової дози амоксициліну виводиться нирками у вигляді неактивного метаболіту (пеніцилової кислоти). Клавуланова кислота, що піддається інтенсивному метаболізму до 2,5-дигідро-4-(2-гідроксіетил)-5-оксо-1Н-піррол-3-карбонової кислоти і 1-аміно-4-гідрокси-бутан-2-вона і виводиться нирками , через ШКТ, а також з повітрям, що видихається, у вигляді діоксиду вуглецю. Виведення Як і інші пеніциліни, амоксицилін виводиться в основному нирками, тоді як клавуланова кислота виводиться за допомогою ниркового, так і позаниркового механізмів. Дослідження показали, що в середньому приблизно 60-70% амоксициліну і близько 40-65% клавуланової кислоти виводиться нирками в незміненому вигляді в перші 6 годин після призначення препарату.Клінічна фармакологіяАнтибіотик групи пеніцилінів широкого спектра дії з інгібітором бета-лактамаз.Показання до застосуванняБактеріальні інфекції, спричинені чутливими до препарату мікроорганізмами: інфекції верхніх дихальних шляхів і ЛОР-органів (наприклад, рецидивуючий тонзиліт, синусит, середній отит), які зазвичай викликаються Streptococcus pneumoniae, Haemophilus influenzae*, Moraxella catarrhalis*, Streptococcus pyogenes; інфекції нижніх відділів дихальних шляхів (наприклад, загострення хронічного бронхіту, пайова пневмонія та бронхопневмонія), зазвичай викликані Streptococcus pneumoniae, Haemophilus influenzae* та Moraxella catarrhalis* (крім таблеток 250 мг/125 мг); інфекції сечостатевого тракту: цистит, уретрит, пієлонефрит, інфекції жіночих статевих органів, які зазвичай викликаються видами сімейства Enterobacteriaceae (переважно Escherichia coli*), Staphylococcus saprophyticus та видами роду Enterococcus; гонорея, що викликається Neisseria gonorrhoeae* (крім таблеток 250 мг/125 мг); інфекції шкіри та м'яких тканин, зазвичай викликані Staphylococcus aureus*, Streptococcus pyogenes та видами роду Bacteroides*; інфекції кісток і суглобів (наприклад, остеомієліт, який зазвичай викликається Staphylococcus aureus*), при необхідності проведення тривалої терапії; одонтогенні інфекції (наприклад, періодонтит, верхньощелепний синусит, важкі дентальні абсцеси з целюлітом, що поширюється) - для таблеток 500 мг/125 мг або 875 мг/125 мг; інші змішані інфекції (наприклад, септичний аборт, післяпологовий сепсис, інтраабдомінальний сепсис) у межах ступінчастої терапії. * Окремі представники зазначеного роду мікроорганізмів, що продукують β-лактамазу, що робить їх нечутливими до амоксициліну. Інфекції, спричинені чутливими до амоксициліну мікроорганізмами, можна лікувати препаратом Аугментин, оскільки амоксицилін є одним з його активних інгредієнтів. Аугментин також показаний для лікування змішаних інфекцій, зумовлених мікроорганізмами, чутливими до амоксициліну, а також мікроорганізмами, що продукують β-лактамазу, чутливими до комбінації амоксициліну з клавулановою кислотою. Чутливість бактерій до комбінації амоксициліну з клавулановою кислотою варіюється в залежності від регіону та з часом. Там, де це можливо, мають бути прийняті до уваги локальні дані щодо чутливості. У разі потреби слід проводити збір мікробіологічних зразків та аналіз на бактеріологічну чутливість.Протипоказання до застосуванняпідвищена чутливість до амоксициліну, клавуланової кислоти, інших компонентів препарату, бета-лактамних антибіотиків (наприклад, пеніцилінів, цефалоспоринів) в анамнезі; попередні епізоди жовтяниці або порушення функції печінки при застосуванні комбінації амоксициліну з клавулановою кислотою в анамнезі; дитячий вік до 12 років та маса тіла менше 40 кг; порушення функції нирок (КК ≤30 мл/хв) – (для таблеток 875 мг/125 мг). Обережно: порушення функції печінки.Вагітність та лактаціяУ дослідженнях репродуктивної функції у тварин пероральне та парентеральне введення препарату Аугментин не викликало тератогенних ефектів. У поодинокому дослідженні у жінок з передчасним розривом плодових оболонок було встановлено, що профілактична терапія препаратом може бути пов'язана з підвищенням ризику некротизуючого ентероколіту у новонароджених. Як і всі лікарські препарати, Аугментин не рекомендується застосовувати під час вагітності, за винятком тих випадків, коли очікувана користь застосування для матері перевищує потенційний ризик для плода. Аугментин можна застосовувати під час грудного вигодовування. За винятком можливості розвитку сенсибілізації, діареї або кандидозу слизових оболонок ротової порожнини, пов'язаних з проникненням у грудне молоко слідових кількостей діючих речовин цього препарату, жодних інших несприятливих ефектів у дітей, які перебувають на грудному вигодовуванні, не спостерігалося. У разі виникнення несприятливих ефектів у дітей, які перебувають на грудному вигодовуванні, необхідно припинити грудне вигодовування. Протипоказано застосування препарату у дитячому віці до 12 років та при масі тіла менше 40 кг.Побічна діяНебажані реакції, представлені нижче, перераховані відповідно до ураження органів і систем органів і частотою народження. Частота народження визначається наступним чином: дуже часто (≥1/10), часто (≥1/100, Категорії частоти були сформовані на підставі клінічних досліджень препарату та післяреєстраційного спостереження. Інфекційні та паразитарні захворювання: часто – кандидоз шкіри та слизових оболонок. З боку системи кровотворення: рідко – оборотна лейкопенія (включаючи нейтропенію) та оборотна тромбоцитопенія; дуже рідко – оборотний агранулоцитоз та оборотна гемолітична анемія, подовження протромбінового часу та часу кровотечі, анемія, еозинофілія, тромбоцитоз. З боку імунної системи: дуже рідко – ангіоневротичний набряк, анафілактичні реакції, синдром, подібний до сироваткової хвороби, алергічний васкуліт. З боку нервової системи: нечасто – запаморочення, біль голови; дуже рідко – оборотна гіперактивність, судоми (судоми можуть спостерігатися у пацієнтів з порушеннями функції нирок, а також у тих, хто отримує високі дози препарату), безсоння, збудження, тривога, зміна поведінки. З боку травної системи: дорослі: дуже часто – діарея, часто – нудота, блювання; діти: часто – діарея, нудота, блювання; вся популяція: нудота найчастіше спостерігається прийому високих доз препарату. Якщо після початку прийому препарату спостерігаються небажані реакції з боку шлунково-кишкового тракту, вони можуть бути усунені, якщо приймати препарат на початку їди. Нечасто – порушення травлення; дуже рідко - антибіотико-асоційований коліт, індукований прийомом антибіотиків (включаючи псевдомембранозний коліт та геморагічний коліт) (див. розділ "Особливі вказівки"), чорна "волосата" мова, гастрит, стоматит. З боку печінки та жовчовивідних шляхів: нечасто – помірне підвищення активності ACT та/або АЛТ (спостерігається у пацієнтів, які отримують терапію бета-лактамними антибіотиками, проте клінічна значущість його невідома); дуже рідко – гепатит та холестатична жовтяниця (дані реакції відзначалися при терапії іншими пеніцилінами та цефалоспоринами), збільшення концентрації білірубіну та лужної фосфатази. Небажані реакції з боку печінки спостерігалися головним чином у чоловіків та пацієнтів похилого віку і можуть бути пов'язані з тривалою терапією. Ці небажані реакції дуже рідко спостерігаються у дітей. Перелічені ознаки та симптоми зазвичай зустрічаються в процесі або відразу після закінчення терапії, проте в окремих випадках можуть не виявлятися протягом кількох тижнів після завершення терапії. Небажані реакції, як правило, є оборотними. Небажані реакції з боку печінки можуть бути важкими, у рідкісних випадках були повідомлення про летальні наслідки. Майже завжди це були особи з серйозною супутньою патологією або особи, які отримують одночасно потенційно гепатотоксичні препарати. З боку шкіри та підшкірних тканин: нечасто – висипання, свербіж, кропив'янка; рідко – багатоформна еритема; дуже рідко – синдром Стівенса-Джонсона, токсичний зпідермальний некроліз, бульозний ексфоліативний дерматит, гострий генералізований екзантематозний пустульоз. У разі виникнення шкірних алергічних реакцій лікування препаратом Аугментин необхідно припинити. З боку сечовидільної системи: дуже рідко – інтерстиціальний нефрит, кристалурія, гематурія.Взаємодія з лікарськими засобамиОдночасне застосування препарату Аугментин і пробенециду не рекомендовано. Пробенецид знижує канальцеву секрецію амоксициліну, і тому одночасне застосування препарату Аугментин і пробенециду може призводити до підвищення та персистенції в крові концентрації амоксициліну, але не клавуланової кислоти. Одночасне використання алопуринолу та амоксициліну може підвищувати ризик виникнення шкірних алергічних реакцій. В даний час у літературі немає даних про одночасне застосування комбінації амоксициліну з клавулановою кислотою та алопуринолом. Пеніциліни здатні уповільнювати виведення з організму метотрексату за рахунок інгібування його канальцевої секреції, тому одночасне застосування препарату Аугментин і метотрексату може збільшити токсичність метотрексату. Як і інші антибактеріальні препарати, препарат Аугментин може впливати на кишкову мікрофлору, призводячи до зниження всмоктування естрогенів із ШКТ та зниження ефективності комбінованих пероральних контрацептивів. У літературі описуються рідкісні випадки збільшення MHO у пацієнтів при сумісному застосуванні аценокумаролу або варфарину та амоксициліну. При необхідності одночасного призначення препарату Аугментин® з антикоагулянтами протромбіновий час або MHO повинні ретельно контролюватись при призначенні або відміні препарату Аугментин®, може знадобитися корекція дози антикоагулянтів для прийому внутрішньо. У пацієнтів, які отримували мікофенолат мофетил, після початку застосування комбінації амоксициліну з клавулановою кислотою спостерігалося зниження концентрації активного метаболіту - мікофенолової кислоти до прийому чергової дози препарату приблизно на 50%. Зміни даної концентрації не можуть точно відображати загальні зміни експозиції мікофенолової кислоти. Запобіжні заходи Перед початком лікування препаратом Аугментин® необхідно зібрати докладний анамнез щодо попередніх реакцій гіперчутливості на пеніциліни, цефалоспорини або інші речовини, що викликають алергічну реакцію у пацієнта. Описані серйозні, а іноді і летальні реакції гіперчутливості (анафілактичні реакції) на пеніциліни. Ризик виникнення таких реакцій найбільш високий у пацієнтів, які мають в анамнезі реакції гіперчутливості на пеніциліни. У разі виникнення алергічної реакції необхідно припинити лікування препаратом Аугментин і розпочати відповідну альтернативну терапію. При серйозних реакціях гіперчутливості слід негайно запровадити епінефрін. Можуть знадобитися також оксигенотерапія, внутрішньовенне введення кортикостероїдів та забезпечення прохідності дихальних шляхів, що включає інтубацію. У разі виникнення шкірних алергічних реакцій лікування препаратом Аугментин необхідно припинити. У разі підозри на інфекційний мононуклеоз препарат Аугментин® не слід застосовувати, оскільки у пацієнтів з цим захворюванням амоксицилін може викликати кореподібний шкірний висип, що ускладнює діагностику захворювання. Тривале лікування препаратом Аугментин іноді призводить до надмірного розмноження нечутливих мікроорганізмів. Описано випадки виникнення псевдомембранозного коліту при прийомі антибіотиків, ступінь тяжкості якого може варіювати від легкого до загрозливого життя. Тому важливо враховувати можливість розвитку псевдомембранозного коліту у пацієнтів із діареєю під час або після застосування антибіотиків. Якщо діарея тривала або має виражений характер або пацієнт має спазми в животі, лікування має бути негайно припинено, і пацієнт повинен бути обстежений. Протипоказане застосування препаратів, що гальмують перистальтику кишечника. В цілому, препарат Аугментин® переноситься добре і має властиву всім пеніцилінам низьку токсичність. Під час тривалої терапії препаратом Аугментин® рекомендується періодично оцінювати функцію нирок, печінки та ситсеми кровотворення. У пацієнтів, які отримували комбінацію амоксициліну з клавулановою кислотою спільно з непрямими (пероральними) антикоагулянтами, в окремих випадках повідомлялося про збільшення протромбінового часу (підвищення MHO). При сумісному призначенні непрямих (пероральних) антикоагулянтів з комбінацією амоксициліну з клавулановою кислотою необхідно контролювати відповідні показники. Для підтримки необхідного ефекту пероральних антикоагулянтів може знадобитися коригування їхньої дози. У пацієнтів зі зниженим діурезом у рідкісних випадках повідомлялося про розвиток кристалурії, переважно при парентеральному застосуванні препарату. Під час введення високих доз амоксициліну рекомендується приймати достатню кількість рідини та підтримувати адекватний діурез для зменшення ймовірності утворення кристалів амоксициліну. Прийом препарату Аугментин внутрішньо приводить до високого вмісту амоксициліну в сечі, що може призводити до хибнопозитивних результатів при визначенні глюкози в сечі (наприклад, проба Бенедикта, проба Фелінга). У цьому випадку рекомендується застосовувати глюкозоксидантний метод визначення концентрації глюкози у сечі. Клавуланова кислота може викликати неспецифічне зв'язування імуноглобуліну G та альбуміну з мембранами еритроцитів, що призводить до хибнопозитивних результатів проби Кумбса. Упаковка з алюмінієвої фольги, що ламінує, містить пакет з осушувачем, який не призначений для прийому всередину. Необхідно використовувати препарат Аугментин протягом 30 днів з моменту розкриття упаковки з ламінованої алюмінієвої фольги. Зловживання та лікарська залежність Не спостерігалося лікарської залежності, звикання та реакцій ейфорії, пов'язаних із вживанням препарату Аугментин®. Вплив на здатність до керування автотранспортом та управління механізмами Оскільки препарат може викликати запаморочення, необхідно попередити пацієнтів про запобіжні заходи при керуванні транспортним засобом або роботі з механізмами, що рухаються.Спосіб застосування та дозиПрепарат приймають внутрішньо. Режим дозування встановлюють індивідуально залежно від віку, маси тіла, функцій нирок пацієнта, а також від ступеня тяжкості інфекції. Для оптимальної абсорбції та зменшення можливих побічних ефектів з боку травної системи Аугментин® рекомендується приймати на початку їди. Мінімальний курс антибактеріальної терапії становить 5 днів. Лікування не повинно тривати понад 14 днів без перегляду клінічної ситуації. При необхідності можливе проведення ступінчастої терапії (спочатку внутрішньовенне введення препарату Аугментин у лікарській формі порошок для приготування розчину для внутрішньовенного введення з подальшим переходом на препарат Аугментин у лікарських формах для перорального застосування). Необхідно пам'ятати, що 2 таблетки 250 мг/125 мг не еквівалентні 1 таблетці 500 мг/125 мг. Дорослі та діти старше 12 років або з масою тіла 40 кг і більше по 1 таб. 250 мг/125 мг 3 рази на добу при інфекціях легкого та середнього ступеня тяжкості. При інфекціях тяжкого ступеня (включаючи хронічні та рецидивні інфекції сечовивідних шляхів, хронічні та рецидивні інфекції нижніх дихальних шляхів) рекомендовані інші дозування препарату Аугментин ® - по 1 таб. 500 мг/125 мг 3 рази на добу або 1 таб. 875 мг/125 мг 2 рази на добу. Особливі групи пацієнтів Діти молодші 12 років із масою тіла менше 40 кг Рекомендується використовувати інші лікарські форми препарату Аугментин . Пацієнти похилого віку Не потрібна корекція дози препарату. У пацієнтів з порушеннями функції нирок дозу слід коригувати так, як зазначено нижче для дорослих з порушеннями функції нирок. Пацієнти з порушенням функції нирок Корекція доз заснована на максимальній дозі амоксициліну, що рекомендується, і проводиться з урахуванням значень КК. КК Таблетки 250 мг+125 мг Пігулки 500 мг+125 мг 30 мл/хв Корекція режиму дозування не потрібна Корекція режиму дозування не потрібна 10-30 мл/хв 1 таб. 250 мг + 125 мг (при легкому та середньотяжкому перебігу інфекції) 2 рази на добу 1 таб. 500 мг+125 мг (при середньому та тяжкому перебігу інфекції) 2 рази/добу 10 мл/хв 1 таб. 250 мг+125 мг (при легкій та середньотяжкій перебігу інфекції) 1 раз на добу 1 таб. 500 мг+125 мг (при середньому та тяжкому перебігу інфекції) 1 раз на добу Найчастіше, наскільки можна, слід віддавати перевагу парентеральної терапії. Таблетки 875 мг + 125 мг слід застосовувати тільки у пацієнтів з КК 30 мл/хв, при цьому не потрібно корекції режиму дозування. Пацієнти, що перебувають на гемодіалізі Корекція дози заснована на максимальній рекомендованій дозі амоксициліну: 2 таб. 250 мг/125 мг, або 1 таб. 500 мг/125 мг в один прийом кожні 24 год. Під час сеансу гемодіалізу додатково 1 доза (1 таб.) та ще 1 доза (1 таб.) наприкінці сеансу діалізу (для компенсації зниження сироваткових концентрацій амоксициліну та клавуланової кислоти). Пацієнти з порушеннями функції печінки Лікування проводять з обережністю; регулярно здійснюють моніторинг функції печінки. Недостатньо даних для проведення корекції режиму дозування цієї категорії пацієнтів.ПередозуванняСимптоми: можуть виникати симптоми з боку шлунково-кишкового тракту та порушення водно-електролітного балансу. Описано амоксицилінову кристалурію, що в деяких випадках призводить до розвитку ниркової недостатності. Можуть спостерігатися судоми у пацієнтів з порушеннями функції нирок, а також у тих, хто отримує високі дози. Лікування: симптоми з боку шлунково-кишкового тракту – симптоматична терапія, приділяючи особливу увагу нормалізації водно-електролітного балансу. У разі передозування амоксицилін та клавуланова кислота можуть бути видалені із кровотоку шляхом гемодіалізу. Результати проспективного дослідження, проведеного за участю 51 дитини в токсикологічному центрі, показали, що введення амоксициліну в дозі менш ніж 250 мг/кг не призводило до значних клінічних симптомів і не вимагало промивання шлунка.Умови відпустки з аптекЗа рецептомВідео на цю тему
614,00 грн
Склад, форма випуску та упаковкаАктивні речовини: амоксициліну тригідрат (у перерахунку на амоксицилін) 697,65 (600), калію клавуланат (у перерахунку на клавуланову кислоту) 52,31 (42,9). Допоміжні речовини: камедь ксантанова 3,26, аспартам 13,6, діоксид кремнію 153,29, кремнію діоксид колоїдний 38,08, кармелозу натрію 32,64, ароматизатор суничний 28,29. Порошок для приготування суспензії для вживання 23,13г.
Опис лікарської формиСпрей: суспензія однорідна білого кольору.Фармакотерапевтична групаПротизапальне місцеве.ФармакокінетикаВсмоктування. Флутиказону фуроат не повністю абсорбується, піддаючись первинному метаболізму в печінці, що призводить до незначної системної дії. Інтраназальне введення дози 110 мкг 1 раз на добу зазвичай призводить до визначення незмірних концентрацій у плазмі (<10 пг/мл). Абсолютна біодоступність флутиказону фуроату при інтраназальному введенні дози 880 мкг 3 рази на добу (добова доза 2640 мкг) становить 0,5%. Розподіл. Флутиказону фуроат зв'язується з білками плазми більш ніж на 99%. При досягненні C ss V d флутиказону фуроату становить середньому 608 л. Метаболізм. Флутиказону фуроат швидко виводиться із системного кровотоку (загальний плазмовий кліренс 58,7 л), переважно за допомогою метаболізму в печінці з утворенням неактивного 17β-карбоксильного метаболіту (GW694301X) за участю ферменту CYP3A4системи цитохрому Р450. Головний шлях метаболізму - гідроліз S-фторметилкарботіоатної групи з утворенням 17β-карбоксикислого метаболіту. Дослідження in vivo показали, що розщеплення флутиказону фуроату до флутиказону немає. Виведення. Виведення флутиказону фуроату та його метаболітів при пероральному та внутрішньовенному введенні здійснюється переважно через кишечник, що відображає їх екскрецію з жовчю. Близько 1 і 2% виводяться нирками при пероральному прийомі та внутрішньовенному введенні відповідно. Особливі групи пацієнтів Пацієнти похилого віку: фармакокінетичні дані представлені лише для невеликої кількості пацієнтів похилого віку (n=23/872; 2,6%). Немає даних, які б підтверджували, що концентрації флутиказону фуроату, що піддаються кількісному визначенню, у пацієнтів похилого віку вищі, ніж у молодих пацієнтів. Діти: флутиказону фуроат зазвичай виявляється у концентраціях, що не піддаються кількісному визначенню (<10 пг/мл), при інтраназальному застосуванні у дозі 110 мкг 1 раз на добу. Концентрації, що визначаються кількісно, зареєстровані менш ніж у 16% дітей при інтраназальному застосуванні у дозі 110 мкг 1 раз на добу та менш ніж у 7% дітей, які застосовують 55 мкг 1 раз на добу. Немає даних, що в дітей віком до 6 років частіше спостерігається підвищення концентрації флутиказону фуроату. Пацієнти з порушенням функції нирок: флутиказону фуроат не визначався у сечі у здорових добровольців при інтраназальному прийомі. Менш ніж 1% метаболітів виводиться через нирки, таким чином, порушення функції нирок теоретично не може вплинути на фармакокінетику флутиказону фуроату. Пацієнти з порушенням функції печінки: дослідження у пацієнтів з помірним порушенням функції печінки, які застосовували 400 мкг флутиказону фуроату одноразово інгаляційно, показало підвищення Cmax на 42% та збільшення AUC 0–∞ на 172% порівняно зі здоровими добровольцями. Виходячи з результатів дослідження, в середньому, передбачувана дія флутиказону фуроату в дозі 110 мкг при інтраназальному застосуванні у цієї групи пацієнтів не призведе до супресії кортизолу. Отже, помірні порушення функції печінки, ймовірно, не призводять до клінічно значущих ефектів при призначенні стандартної дози для дорослих. Інші фармакокінетичні параметри: концентрації флутиказону фуроату зазвичай не визначаються (<10 пг/мл) при інтраназальному введенні дози 110 мкг 1 раз на добу. Концентрації, що визначаються, спостерігалися лише менш ніж у 31% пацієнтів віком 12 років і старше і менш ніж у 16% пацієнтів молодше 12 років при призначенні 110 мкг 1 раз на добу інтраназально. Залежно від статі, віку (включаючи дитячий вік), раси не було відзначено у випадках, коли концентрації були вищими або нижчими за поріг визначення.ФармакодинамікаФлутиказона фуроат — синтетичний трифторований глюкокортикоїд з високою афінністю до рецепторів глюкокортикоїдів — має виражену протизапальну дію.Показання до застосуванняСимптоматичне лікування сезонного та цілорічного алергічного риніту у дорослих та дітей старше 2 років.Протипоказання до застосуванняПідвищена чутливість до флутиказону фуроату або до будь-яких інших компонентів препарату. З обережністю: тяжкі порушення функції печінки (фармакокінетика флутиказону фуроату може бути змінена).Вагітність та лактаціяДаних щодо застосування флутиказону фуроату у період вагітності та лактації у жінок недостатньо. Флутиказону фуроат може застосовуватися у вагітних лише у випадку, якщо очікувана користь для матері перевищує потенційний ризик для плода. Екскреція флутиказону фуроату із жіночим грудним молоком не вивчалася. Флутиказона фуроат може застосовуватися у жінок, які годують тільки у випадку, якщо очікувана користь для матері перевищує потенційний ризик для дитини.Побічна діяНебажані явища, представлені нижче, перераховані в залежності від систем організму та частоти народження. Частота народження визначається таким чином: дуже часто (≥1/10), часто (≥1/100 та <1/10), нечасто (≥1/1000 та <1/100), рідко (≥1/10000 та <1 /1000), дуже рідко (<1/10000, включаючи окремі випадки). Категорії частоти були сформовані на підставі клінічних досліджень препарату та постмаркетингового спостереження. З боку дихальної системи, органів грудної клітки та середостіння: дуже часто – носова кровотеча; у дорослих та підлітків випадки носової кровотечі відзначалися частіше при тривалому застосуванні (більше 6 тижнів), ніж при короткому курсі (до 6 тижнів). У дослідженнях у дітей при тривалості терапії до 12 тижнів кількість випадків носових кровотеч була подібною до групи флутиказону фуроату і плацебо; часто - виразки слизової оболонки порожнини носа. Порушення з боку імунної системи: реакції гіперчутливості, включаючи анафілаксію, набряк Квінке, висип, кропив'янку.Взаємодія з лікарськими засобамиФлутиказону фуроат швидко метаболізується у печінці за допомогою ізоферменту системи цитохрому Р450 CYP3А4. У дослідженні лікарської взаємодії флутиказону фуроату та інгібітору СУР3А4 — кетоконазолу спостерігалося більше випадків визначення концентрацій флутиказону фуроату вище порогових у плазмі у групі кетоконазолу (6 із 20 пацієнтів) порівняно з плацебо (1 із 20 пацієнтів). Це невелике збільшення не призводить до статистично значущої відмінності вмісту кортизолу у плазмі протягом 24 годин між двома групами. На підставі теоретичних даних немає припущень про будь-які лікарські взаємодії флутиказону фуроату, що застосовується інтраназально, та інших ЛЗ, які метаболізуються за участю системи цитохрому Р450. Таким чином, клінічні дослідження для вивчення взаємодії флутиказону фуроату та інших ЛЗ не проводились. На підставі даних, отриманих у дослідженні з іншим лікарським препаратом, що містить кортикостероїди, який також піддається метаболізму за допомогою ізоферментів системи цитохрому CYP3A4, не рекомендовано спільне призначення з ритонавіром через потенційний ризик підвищення системної експозиції флутиказону фуроату.Спосіб застосування та дозиІнтраназально. Для досягнення максимального терапевтичного ефекту необхідно дотримуватись регулярної схеми застосування. Початок дії може спостерігатися протягом 8 годин після першого введення. Для досягнення максимального ефекту може знадобитися кілька днів. Відсутність негайного ефекту має бути ретельно роз'яснена пацієнтові. Для симптоматичного лікування сезонного та цілорічного алергічного риніту Дорослі та підлітки (від 12 років і старше): рекомендована початкова доза – по 2 сприскування (27,5 мкг флутиказону фуроату в 1 сприскуванні) у кожну ніздрю 1 раз на добу (110 мкг/добу). При досягненні адекватного контролю симптомів зниження дози до 1 сприскування в кожну ніздрю 1 раз на добу (55 мкг/добу) може бути ефективним для підтримуючого лікування. Діти віком від 2 до 11 років: рекомендована початкова доза – по 1 виприскування (27,5 мкг флутиказону фуроату в 1 виприскуванні) у кожну ніздрю 1 раз на добу (55 мкг/добу). За відсутності бажаного ефекту при 1 сприскуванні в кожну ніздрю 1 раз на добу можливе підвищення дози до 2 вистрибувань у кожну ніздрю 1 раз на добу (110 мкг/добу). При досягненні адекватного контролю симптомів рекомендується знизити дозу до 1 сприскування кожну ніздрю 1 раз на добу (55 мкг/добу). Діти молодше 2 років: недостатньо даних для рекомендації застосування флутиказону фуроату інтраназально як лікування сезонного та цілорічного алергічних ринітів у дітей віком до 2 років. Пацієнти похилого віку: корекція дози не потрібна. Пацієнти з порушенням функції нирок: корекція дози не потрібна. Пацієнти з порушенням функції печінки: корекція дози у пацієнтів з легкими та помірними порушеннями функції печінки не потрібна. Немає даних про застосування у пацієнтів із тяжкими порушеннями функції печінки. Інструкція із застосування назального спрею Опис назального спрею: препарат випускається у флаконах оранжевого скла по 30, 60 та 120 доз, що знаходяться у пластикових футлярах. Індикаторне вікно у пластиковій упаковці дозволяє контролювати рівень препарату у флаконі. У флаконах на 30 або 60 доз рівень препарату буде видно відразу, а у флаконах на 120 доз початковий рівень препарату знаходиться вище за верхню межу оглядового вікна. Щоб впорскувати, слід з силою натиснути кнопку для розпилення. Знімний ковпачок захищає розпилювач від пилу та засмічення. Шість важливих фактів про препарат 1. Назальний спрей випускається у флаконах оранжевого скла. Для того щоб перевірити рівень препарату у флаконі, необхідно подивитися через нього на світло. Рівень буде видно у оглядове вікно. 2. Якщо назальний спрей використовується перший раз, слід добре потрясти флакон протягом 10 с, не знімаючи ковпачка. Препарат є досить густою суспензією і стає рідкішим при струшуванні. Упорскування можливе лише після струшування. 3. Щоб впорскувати, необхідно з силою натиснути на кнопку 4. Якщо не вдається натиснути кнопку одним великим пальцем, необхідно використовувати пальці обох рук. 5. Слід завжди зберігати флакон із назальним спреєм закритим. Ковпачок захищає розпилювач від пилу та засмічення та герметизує флакон. Крім того, ковпачок запобігає випадковому натисканню на кнопку. 6. Не слід намагатися прочистити отвір наконечника шпилькою або іншими гострими предметами. Вони можуть пошкодити флакон із спреєм. Підготовку до застосування слід проводити, якщо: - Спрей використовується вперше; - або флакон залишили відкритим. Правильна підготовка до застосування спрею забезпечить упорскування необхідної дози препарату. Перед застосуванням: - не знімаючи ковпачка, слід добре потрясти флакон протягом 10 с; - зняти ковпачок, плавно потягнувши його великим та вказівними пальцями; - необхідно тримати флакон вертикально та направити наконечник від себе; - З силою натиснути на кнопку, зробити кілька натискань (мінімум 6), поки з наконечника не з'явиться невелика хмаринка. Застосування назального спрею 1. Необхідно ретельно струсити флакон. 2. Зняти ковпачок. 3. Прочистити носа і нахилити голову трохи вперед. 4. Ввести наконечник в одну ніздрю, продовжуючи тримати флакон вертикально. 5. Направити наконечник розпилювача на зовнішню стінку носа, а не на носову перегородку. Це забезпечить правильне впорскування препарату. 6. Почати робити вдих через ніс і зробити одноразове натискання пальцем для впорскування препарату. 7. Необхідно уникати влучення спрею в очі! При попаданні препарату в очі слід ретельно промити їх водою. 8. Вийняти розпилювач із ніздрі та видихнути через рот. 9. Якщо згідно з рекомендацією лікаря необхідно провести по 2 впорскування в кожну ніздрю, необхідно повторити пункти 4–6. 10. Повторити процедуру для іншої ніздрі. 11. Закрити флакон ковпачком. Догляд за розпилювачем Після кожного застосування: - промокнути наконечник та внутрішню поверхню ковпачка сухою чистою серветкою, слід уникати попадання води; - ніколи не слід намагатися прочистити отвір наконечника шпилькою або іншими гострими предметами; - необхідно завжди закривати флакон, ковпачок захищає розпилювач від пилу та засмічення та герметизує флакон. Якщо розпилювач не працює: - необхідно перевірити рівень препарату, що залишився у флаконі через оглядове віконце, якщо залишилося зовсім невелика кількість рідини, її може бути недостатньо для роботи розпилювача; - перевірити флакон на ушкодження; - перевірити, чи не засмічено отвір наконечника; не слід намагатися прочистити отвір наконечника шпилькою або іншими гострими предметами; - необхідно спробувати привести пристрій, повторивши процедуру підготовки назального спрею до застосування.ПередозуванняСимптоми: у дослідженні біодоступності препарату при інтраназальному введенні застосовувалися дози у 24 рази вищі за рекомендовану дозу для дорослих протягом більше 3 днів, при цьому небажаних системних реакцій не спостерігалося. Лікування: малоймовірно, що гостре передозування вимагатиме інших заходів, крім медичного спостереження.Запобіжні заходи та особливі вказівкиФлутиказон фуроат піддається первинному метаболізму в печінці за допомогою ізоферменту системи цитохрому CYP3A4. Таким чином, фармакокінетика флутиказону фуроату у пацієнтів із тяжкими порушеннями функції печінки може змінюватись.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаКапсули - 1 капс. Діюча речовина: Дутастерид – 0,5 мг; Допоміжні речовини: Моно-ді-гліцериди каприлової/капринової кислоти (МДК) - 349,5 мг; Бутилгідрокситолуол - 0,035 мг; Маса вмісту капсули – 350 мг; Оболонка капсули: Желатин – 144,8 мг; Гліцерин (гліцерол) – 70,8 мг; Титану діоксид – 1,78 мг; Заліза оксид жовтий – 0,127 мг; Технологічні добавки: Тригліцериди, середньоланцюгові (ТСЦ)1; Лецитин(1); Червоне чорнило для друку (2). Приблизна маса капсули – 218 мг. 1 - ТСЦ і лецитин використовуються як лубріканти в процесі виробництва. Загальна кількість лубрикантів на капсулу не перевищує 1,5 мг. Концентрація лецитину в ТСЦ 0,1% внутрішньовенно. 2 - Червоне чорнило для друку використовується при виробництві готової лікарської форми на виробничому майданчику "Каталент Франс Байнхайм С.А.", Франція і не використовується при виробництві готової лікарської форми на виробничому майданчику "ГлаксоСмітКляйн Фармасьютікалз С.А.", Польща. Кількість чорнила на кожній капсулі розраховують таким чином, щоб воно становило менше 0,28 мг. Матеріалами, що залишаються на капсулі, є полівінілацетату фталат (Нац. формуляр), макрогол (поліетиленгліколь) (Євр. Фармакопея), пропіленгліколь (Євр. Фармакопея), оксид червоний Е172, СI77491. Капсули 0,5мг. По 10 капсул у ПВХ/ПВДХ/Аl блістери. По 3 або 9 блістерів разом з інструкцією з медичного застосування в картонну пачку.Опис лікарської формиМ'яка, довгаста, непрозора, жовта желатинова капсула, промаркована кодом "GX СЕ2". 1 - нанесення коду "GX СЕ2" червоним чорнилом для друку використовується при виробництві готової лікарської форми на виробничому майданчику "Каталент Франс Байнхайм С.А.", Франція. Нанесення коду "GX СЕ2" сірого кольору за допомогою УФ холодного лазера використовується при виробництві готової лікарської форми на виробничому майданчику "ГлаксоСмітКляйн Фармасьютікалз С.А.", Польща.Фармакотерапевтична групаПодвійний інгібітор 5-редуктази.ФармакокінетикаВсмоктування Після прийому однієї дози (0,5 мг) дутастериду максимальна концентрація дутастериду в сироватці досягається протягом 1-3 год. Абсолютна біодоступність дутастериду у чоловіків становить близько 60% по відношенню до 2-х годинної внутрішньовенної інфузії. Біодоступність дутастериду не залежить від їди. Розподіл Фармакокінетичні дані, отримані після одноразового та багаторазового прийому дутастериду, свідчать про великий обсяг його розподілу (від 300 л до 500 л). Дутастерид має високий ступінь зв'язування з білками плазми (> 99,5%). При щоденному прийомі концентрація дутастериду у сироватці крові досягає 65% від стабільного рівня через 1 місяць та приблизно 90% від стабільного рівня через 3 місяці. Стабільні концентрації дутастериду в сироватці крові (Css), що дорівнює приблизно 40 нг/мл, досягаються через 6 місяців одноразового щоденного прийому 0,5 мг цього препарату. У спермі, як і сироватці крові, стабільні концентрації дутастерида також досягаються через 6 місяців. Через 52 тижні лікування концентрації дутастериду у спермі становили в середньому 3,4 нг/мл (від 0,4 нг/мл до 14 нг/мл). З сироватки крові в сперму потрапляє приблизно 11,5% дутастериду. Метаболізм In vitro дутастерид метаболізується ізоферментом CYP3A4 системи цитохрому Р450 людини до двох малих моногідроксильованих метаболітів; разом з тим, на нього не діють ізоферменти CYP1A2, CYP2A6, CYP2E1, CYP2C8, CYP2C9, CYP2C19, CYP2B6 або CYP2D6 цієї системи. Після досягнення стабільної концентрації дутастериду в сироватці крові за допомогою мас-спектрометричного методу виявляють незмінений дутастерид, 3 великих метаболіту (4'-гідроксідутастерид, 1,2-дигідродутастерид і 6-гідроксідутастерид) і 2 малих метаболіту (6,4'-дігідр -гідроксідутастерід). Виведення В організмі людини дутастерид піддається інтенсивному метаболізму. Після прийому внутрішньо дутастериду в добовій дозі 0,5 мг для досягнення стабільної концентрації від 1,0% до 15,4% (в середньому 5,4%) прийнятої дози екскретується через кишечник у незміненому вигляді. Решта екскретується через кишечник у вигляді 4 великих метаболітів, що становлять 39%, 21%, 7% і 7%, відповідно, і 6 малих метаболітів (частка кожного з яких припадає менше 5%). Через нирки у людини екскретуються лише слідові кількості незміненого дутастериду (менше 0,1 % дози). При прийомі терапевтичних доз дутастериду його кінцевий період напіввиведення становить 3-5 тижнів. Дутастерид виявляється у сироватці крові (у концентраціях вище 0,1 нг/мл) до 4-6 місяців після припинення прийому. Лінійність/нелінійність Фармакокінетика дутастериду може бути описана як процес абсорбції першого порядку і два паралельні процеси елімінації, один насичений (тобто залежить від концентрації) і один ненасичуваний (тобто не залежить від концентрації). При низьких концентраціях у сироватці (менше 3 нг/мл) дутастерид швидко виводиться за допомогою обох процесів елімінації. Після одноразового прийому в дозах 5 мг і менше дутастерид швидко елімінується з організму і має короткий період напіввиведення, що дорівнює 3-9 дням. При концентраціях у сироватці крові вище 3 нг/мл дутастерид виводиться повільніше (0,35-0,58 л/год), переважно за допомогою лінійного ненасиченого процесу елімінації з кінцевим періодом напіввиведення 3-5 тижнів. При терапевтичних концентраціях кінцевий період напіввиведення становить 3-5 тижнів і на фоні щоденного прийому 0,5 мг переважає повільніший кліренс дутастериду; загальний кліренс носить лінійний і залежний від концентрації характер. Зміст дутастериду у сироватці крові (більше 0,1 нг/мл) виявляється протягом 4-6 місяців після припинення лікування. Літні чоловіки Фармакокінетику та фармакодинаміку дутастериду вивчали у 36 здорових добровольців у віці від 24 до 87 років після прийому однієї дози (5 мг) дутастериду. Між різними віковими групами не було статистично значимих відмінностей за такими фармакокінетичними параметрами, як площа під фармакокінетичною кривою (AUC) та максимальна концентрація в плазмі (Сmах). Не було виявлено також статистично значущих відмінностей за значеннями періоду напіввиведення (Т½ дутастериду між віковими групами чоловіків 50-69 років та старше 70 років, до яких входить більшість чоловіків із доброякісною гіперплазією передміхурової залози (ДГПЗ)). Між різними віковими групами був значних відмінностей у ступеня зниження рівнів ДГТ. Ці результати демонструють відсутність необхідності зниження дози дутастериду залежно від віку пацієнтів.ФармакодинамікаМеханізм дії Дутастерид – подвійний інгібітор 5а-редуктази. Він пригнічує активність ізоферментів 5α-редуктази 1 та 2 типів, які відповідальні за перетворення тестостерону на дигідротестостерон (ДГТ). ДГТ є основним андрогеном, відповідальним за гіперплазію залізистої тканини передміхурової залози. Вплив на концентрацію ДГТ та тестостерону Максимальний вплив дутастериду на зниження концентрації ДГТ є дозозалежним та спостерігається через 1-2 тижні після початку лікування. Через 1 та 2 тижні прийому дутастериду у дозі 0,5 мг на добу середні значення концентрацій ДГТ у сироватці крові знижуються на 85 % та 90 % відповідно.Показання до застосуванняПрепарат Аводарт® призначають пацієнтам: як монотерапія для лікування та профілактики прогресування доброякісної гіперплазії передміхурової залози за допомогою зменшення її розмірів, полегшення симптомів, поліпшення сечовипускання, зниження ризику виникнення гострої затримки сечі та необхідності оперативного втручання; як комбінована терапія з α-адреноблокаторами для лікування та профілактики прогресування доброякісної гіперплазії передміхурової залози за допомогою зменшення її розмірів, полегшення симптомів, поліпшення сечовипускання, зниження ризику виникнення гострої затримки сечі та необхідності оперативного втручання. В основному вивчалася комбінація дутастериду та α1-адреноблокатора тамсулозину.Протипоказання до застосуванняПрепарат Аводарт протипоказаний пацієнтам з гіперчутливістю до дутастериду або будь-якого компонента препарату та іншим інгібіторам 5α-редуктази. Застосування дутастериду протипоказане жінкам та дітям. З обережністю: печінкова недостатність.Вагітність та лактаціяФертильність Вплив дутастериду у добовій дозі 0,5 мг на характеристики сперми вивчався у здорових добровольців у віці 18-52 років. До 52-го тижня лікування у групі пацієнтів, які отримували дутастерид, середні значення відсоткового зниження загальної кількості сперматозоїдів, обсягу сперми та рухової активності сперматозоїдів становили 23%, 26% та 18%, відповідно, порівняно з вихідним рівнем у групі пацієнтів, що отримували плац. . Концентрація сперматозоїдів та його морфологія не змінювалися. Через 24 тижні спостереження середнє значення процентної зміни загальної кількості сперматозоїдів у групі дутастериду залишалося на 23% нижче порівняно з вихідним рівнем. Середнє значення для всіх параметрів сперми у всіх часових точках залишалося в межах норми і не відповідало заданим критеріям для клінічно значущої зміни (30%), на 52-му тижні лікування у двох добровольців у групі дутастериду загальна кількість сперматозоїдів знижувалася більш ніж на 90% порівняно з вихідним рівнем, з частковим відновленням на 24 тижні спостереження. Таким чином, клінічне значення впливу дутастериду на показники сперми та на індивідуальну фертильність пацієнта невідоме. Вагітність Дутастерид протипоказаний жінкам. Дутастерид не вивчався у жінок, оскільки доклінічні дані свідчать, що придушення рівня ДГТ може викликати гальмування розвитку зовнішніх статевих органів у плода чоловічої статі. Лактація Немає даних про проникнення дутастериду у грудне молоко.Побічна діяНебажані явища, представлені нижче, перераховані за системами організму та відповідно до частоти народження. Частота народження визначається таким чином: дуже часто (≥ 1/10), часто (≥ 1/100 та < 1/10), нечасто (≥ 1/1 000 та < 1/100), рідко (≥ 1/10 000 та Частота народження небажаних явищ, сформована на підставі постреєстраційного спостереження З боку імунної системи Дуже рідко: алергічні реакції (висипання, свербіж, кропив'янка, локалізований набряк) та ангіоневротичний набряк. З боку шкіри та підшкірно-жирової клітковини Рідко: алопеція (переважно втрата волосся на тілі) або гіпертрихоз. Порушення психіки Дуже рідко: депресивний стан. З боку репродуктивної системи та грудних залоз Дуже рідко: тестикулярний біль, тестикулярний набряк. Частота народження небажаних явищ, сформована на підставі даних клінічних досліджень (небажані явища, пов'язані застосуванням дутастериду як монотерапії) У третій фазі плацебо-контрольованих досліджень із застосуванням дутастериду порівняно з плацебо дослідники оцінювали небажані явища, пов'язані з прийомом дутастериду: 1 - включаючи хворобливість та збільшення грудних залоз. 2 - небажані явища з боку репродуктивної системи та грудних залоз, пов'язані із застосуванням дутастериду (як при монотерапії, так і в комбінації з тамсулозином). Дані небажані явища можуть зберігатися після припинення лікування та вплив дутастериду на збереження даних небажаних явищ невідомо. Небажані явища, пов'язані із застосуванням дутастериду у комбінації з тамсулозином Наведені нижче небажані явища були зареєстровані у дослідженні СombАТ (порівняння прийому дутастериду 0,5 мг та тамсулозину 0,4 мг один раз на добу як монотерапія або у вигляді комбінації протягом чотирьох років) та оцінені дослідниками з кумулятивним ефектом ≥ 1 %. Небажане явище Виникнення небажаного явища під час періоду застосування тамсулозину у комбінації з дутастеридом 1-й рік 2-й рік 3-й рік 4-й рік Комбінація1 (n) (n = 1610) (n = 1428) (n = 1283) (n = 1200) - Дутастерід (n = 1623) (n = 1464) (n = 1325) (n = 1200) - Тамсулозін (n = 1611) (n = 1468) (n = 1281) (n = 1112) Еректильна дисфункція3 - Комбінація 6% 2% <1% <1% - Дутастерід 5% 2% <1% <1% - Тамсулозін 3% 1% <1% 1% Зниження лібідо3 - Комбінація 5% <1% <1% 0% - Дутастерід 4% 1% <1% 0% - Тамсулозін 2% <1% <1% <1% Порушення еякуляції3 - Комбінація 9% 1% <1% <1% - Дутастерід 1% <1% <1% <1% - Тамсулозін 3% <1% <1% <1% Порушення з боку грудних залоз2 - Комбінація 2% <1% <1% <1% - Дутастерід 2% 1% <1% <1% - Тамсулозін <1% <1% <1% 0% Запаморочення - Комбінація 1% <1% <1% <1% - Дутастерід <1% <1% <1% <1% - Тамсулозін 1% <1% <1% 0% 1 – комбінація = дутастерид 0,5 мг один раз на добу + тамсулозин 0,4 мг один раз на добу. 2 - включаючи болючість та збільшення молочних залоз. 3 - небажані явища з боку репродуктивної системи та грудних залоз, пов'язані із застосуванням дутастериду (як при монотерапії, так і в комбінації з тамсулозином). Ці небажані явища можуть зберігатися після припинення лікування. Вплив дутастериду на збереження даних небажаних явищ невідомий.Взаємодія з лікарськими засобамиIn vitro дутастерид метаболізується ізоферментом системи CYP3A4 цитохрому Р450 людини. Отже, у присутності інгібіторів CYP3А4 концентрації дутастериду у крові можуть зростати. При одночасному застосуванні дутастериду з інгібіторами CYP3A4 верапамілом та дилтіаземом відзначається зниження кліренсу дутастериду. Разом з тим, амлодипін, інші блокатори кальцієвих каналів при одночасному застосуванні з дутастеридом не зменшують кліренс дутастериду. Зменшення кліренсу дутастериду та подальше підвищення його концентрації в крові у присутності інгібіторів CYP3A4 не є клінічно значущим унаслідок широкого діапазону меж безпеки дутастериду, тому не потрібно коригувати його дозу. In vitro дутастерид не метаболізується такими ізоферментами системи цитохрому Р450 людини: CYP1A2, CYP2A6, CYP2E1, CYP2C8, CYP2C9, CYP2C19, CYP2B6 або CYP2D6. Дутастерид не інгібує in vitro ферменти системи цитохрому Р450 людини, що беруть участь у метаболізмі лікарських засобів. In vitro дутастерид не витісняє варфарин, аценокумарол, фенпрокумон, діазепам та фенітонін з ділянок їхнього зв'язування з білками плазми, а ці препарати, у свою чергу, не витісняють дутастерид. При проведенні досліджень взаємодії дутастериду з тамсулозином, теразозином, варфарином, дигоксином і колестираміном у людини будь-яких клінічно значущих фармакокінетичних або фармакодинамічних взаємодій не відзначалося. При застосуванні дутастериду одночасно з гіполіпідемічними препаратами, інгібіторами АПФ, бета-адреноблокаторами, блокаторами кальцієвих каналів, кортикостероїдами, діуретиками, нестероїдними протизапальними препаратами, інгібіторами фосфодіестерази V-го типу і хон.Спосіб застосування та дозиПрепарат Аврдарт® можна застосовувати незалежно від їди. Капсули слід ковтати повністю, не розжовувати, не відкривати, оскільки вміст капсули може викликати подразнення слизової оболонки ротоглотки. ДГПЗ Дорослі чоловіки (включаючи літніх людей) Рекомендована доза препарату Аводарт - одна капсула (0,5 мг) один раз на добу перорально. Капсули слід приймати повністю. Хоча поліпшення на фоні застосування препарату настає досить швидко, лікування слід продовжувати не менше 6 місяців, щоб об'єктивно оцінити терапевтичний ефект. Для лікування ДГПЗ препарат Аводарт® може бути призначений як монотерапія або в комбінації з α1-адреноблокаторами. Особливі групи пацієнтів Пацієнти з порушеннями функції нирок При прийомі 0,5 мг препарату Аводарт® на добу через нирки виділяється менше 0,1 % дози, тому не потрібно знижувати дозу у пацієнтів з порушеннями функції нирок. Пацієнти з порушеннями функції печінки В даний час немає даних щодо застосування препарату Аводарт у пацієнтів з порушеннями функції печінки. Оскільки дутастерид піддається інтенсивному метаболізму, а його період напіввиведення становить 3-5 тижнів, необхідно бути обережним при лікуванні препаратом Аводарт® пацієнтів з порушеннями функції печінки.ПередозуванняПри призначенні дутастериду до 40 мг/день одноразово (у 80 разів вище за терапевтичну дозу) протягом 7 днів значних побічних ефектів не відзначалося. При проведенні клінічних досліджень пацієнти протягом 6 місяців отримували дутастерид у дозі 5 мг щодня, при цьому будь-яких додаткових побічних ефектів до тих, що спостерігалися на фоні прийому 0,5 мг дутастериду, не було виявлено. Специфічного антидоту дутастериду немає, тому при підозрі на передозування достатньо проводити симптоматичне та підтримуюче лікування.Запобіжні заходи та особливі вказівкиДутастерид всмоктується через шкіру, тому жінки та діти повинні уникати контакту з пошкодженими капсулами. У разі контакту з пошкодженими капсулами необхідно одразу промити відповідну ділянку шкіри водою з милом. Порушення функції печінки В даний час немає даних щодо застосування препарату Аводарт у пацієнтів з порушеннями функції печінки. Оскільки дутастерид піддається інтенсивному метаболізму, а його період напіввиведення становить 3-5 тижнів, необхідно бути обережним при лікуванні препаратом Аводарт® пацієнтів з порушеннями функції печінки. Серцева недостатність при комбінованому застосуванні дутастериду та тамсулозину У двох 4-х літніх клінічних дослідженнях частота розвитку серцевої недостатності була вищою у пацієнтів, які отримували комбінацію дутастериду та α1-блокатора, головним чином тамсулозину, ніж у пацієнтів, які не отримували комбінованого лікування. У цих двох дослідженнях частота розвитку серцевої недостатності залишалася низькою ( Вплив на виявлення простатспецифічного антигену (ПСА) та раку передміхурової залози (РПЗ) У пацієнтів необхідно проводити пальцеве ректальне дослідження, а також використовувати інші методи дослідження передміхурової залози, до початку лікування дутастеридом та періодично повторювати їх у процесі лікування для виключення розвитку РПЗ. Визначення концентрації ПСА у сироватці є важливим компонентом скринінгу, спрямованого виявлення РПЗ. Після 6-місячної терапії дутастеридом середній рівень сироваткового ПСА знижується приблизно на 50%. Пацієнтам, які приймають дутастерид, має бути визначено новий базовий рівень ПСА після шести місяців терапії. Надалі рекомендується регулярно контролювати рівень ПСА. При інтерпретації значення ПСА у пацієнта, який приймає дутастерид, попереднє значення ПСА слід використовувати для порівняння. Застосування дутастериду не впливає на діагностичну цінність рівня ПСА як маркеру РПЗ після визначення нового базового рівня ПСА. Будь-яке підтверджене підвищення рівня ПСА щодо найменшого його значення при лікуванні дутастеридом може свідчити про розвиток РПЗ (зокрема, раку передміхурової залози з високим ступенем диференціювання за шкалою Глісона) або недотримання режиму терапії дутастеридом і має піддаватися ретельній оцінці, навіть якщо межах нормальних значень для цієї вікової категорії пацієнтів, які не приймають інгібітори 5α-редуктази. Рівень загального ПСА повертається до вихідного значення протягом 6 місяців після відміни дутастериду. Співвідношення змісту вільного ПСА до загального залишається незмінним навіть на тлі терапії дутастеридом. Якщо визначення відсотка вмісту вільної фракції ПСА додатково використовується для виявлення РПЗ у чоловіків, які отримують дутастерид, коригування цієї величини не потрібне. РПЗ та пухлини високого ступеня градації У 4-річному дослідженні (REDUCE) проводилося порівняння застосування плацебо та дутастериду у 8231 добровольця у віці від 50 років до 75 років, з негативним результатом біопсії на наявність РПЗ та рівнем ПСА від 2,5 нг/мл до 10,0 нг/ мл при первинному обстеженні. У ході дослідження 6706 пацієнтам проводилася пункційна біопсія передміхурової залози та на підставі отриманих результатів визначалася ступінь злоякісності РПЗ за шкалою Глісона. 1517 пацієнтам під час дослідження було поставлено діагноз РПЗ. Найчастіше, як у групі дутастерида, і у групі плацебо, було діагностовано високодиференційований РПЖ (сума балів за шкалою Глисона 5-6). Відмінності кількості випадків РПЗ з оцінкою 7-10 балів за шкалою Глисона групи. дутастериду та групі плацебо були відсутні (р = 0,81). Через 4 роки було відмічено більше випадків РПЗ з оцінкою 8-10 балів за шкалою Глісона у групі дутастериду (n = 29; 0,9%) порівняно з групою плацебо (n = 19; 0,6%) (р = 0, 15). При оцінці даних біопсії за 1-2 роки кількість пацієнтів з діагнозом РПЗ з оцінкою 8-10 балів за шкалою Глісона було порівняно в групах дутастериду (n = 17; 0,5%) і плацебо (n = 18; 0,5 %). При оцінці даних біопсії за 3-4 роки було діагностовано більше випадків РПЗ з оцінкою 8-10 балів за шкалою Глісона в групі дутастериду (n = 12; 0,5%) в порівнянні з групою плацебо (n = 1; У 4-х річному дослідженні (СоmbАТ) пацієнтів з ДГПЗ, у якому проведення біопсії передміхурової залози всім учасникам не було визначено протоколом, і всі діагнози РПЗ ґрунтувалися на біопсії за показаннями, РПЗ з оцінкою 8-10 балів за шкалою Глісона був діагностований пацієнтів ( Причинно-наслідкового зв'язку між прийомом дутастериду та розвитком РПЗ високого ступеня градації не встановлено. Чоловіки, які приймають дутастерид, повинні регулярно проходити обстеження щодо оцінки ризику розвитку РПЗ, включаючи рівень ПСА. Рак грудних залоз у чоловіків У клінічних дослідженнях та під час постреєстраційного спостереження повідомлялося про виникнення раку грудних залоз у чоловіків, які приймають дутастерид. Слід попереджати пацієнтів, що при появі будь-яких змін у тканинах грудних залоз, таких як поява вузликів або виділення із сосків, необхідно негайно повідомляти про це свого лікаря. У клінічних дослідженнях, у яких проводилося вивчення впливу монотерапії ДГПЗ дутастеридом (3374 пацієнто-років), виявлено 2 випадки раку грудних залоз на фоні терапії дутастеридом (через 10 тижнів та 11 місяців) та 1 випадок у пацієнта, який отримував плацебо. У подальших клінічних дослідженнях, у яких брали участь 8231 чоловік віком від 50 до 75 років з негативним результатом біопсії на РПЗ та рівнем ПСА в інтервалі від 2,5 нг/мл до 10,0 нг/мл (17489 пацієнто-років), які отримували дутастерид та пацієнтів (5027 пацієнто-років), які отримували комбіновану терапію дутастеридом та тамсулозином, не було виявлено випадків раку грудних залоз у жодній із груп порівняння. На даний момент неясно, чи є причинно-наслідковий зв'язок між виникненням раку грудних залоз у чоловіків та довгостроковим застосуванням дутастериду. Вплив на здатність до керування автотранспортом та управління механізмами Прийом дутастериду не впливає на керування автомобілем або роботу з механізмами.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаКапсули - 1 капс. Діюча речовина: Дутастерид – 0,5 мг; Допоміжні речовини: Моно-ді-гліцериди каприлової/капринової кислоти (МДК) - 349,5 мг; Бутилгідрокситолуол - 0,035 мг; Маса вмісту капсули – 350 мг; Оболонка капсули: Желатин – 144,8 мг; Гліцерин (гліцерол) – 70,8 мг; Титану діоксид – 1,78 мг; Заліза оксид жовтий – 0,127 мг; Технологічні добавки: Тригліцериди, середньоланцюгові (ТСЦ)1; Лецитин(1); Червоне чорнило для друку (2). Приблизна маса капсули – 218 мг. 1 - ТСЦ і лецитин використовуються як лубріканти в процесі виробництва. Загальна кількість лубрикантів на капсулу не перевищує 1,5 мг. Концентрація лецитину в ТСЦ 0,1% внутрішньовенно. 2 - Червоне чорнило для друку використовується при виробництві готової лікарської форми на виробничому майданчику "Каталент Франс Байнхайм С.А.", Франція і не використовується при виробництві готової лікарської форми на виробничому майданчику "ГлаксоСмітКляйн Фармасьютікалз С.А.", Польща. Кількість чорнила на кожній капсулі розраховують таким чином, щоб воно становило менше 0,28 мг. Матеріалами, що залишаються на капсулі, є полівінілацетату фталат (Нац. формуляр), макрогол (поліетиленгліколь) (Євр. Фармакопея), пропіленгліколь (Євр. Фармакопея), оксид червоний Е172, СI77491. Капсули 0,5мг. По 10 капсул у ПВХ/ПВДХ/Аl блістери. По 3 або 9 блістерів разом з інструкцією з медичного застосування в картонну пачку.Опис лікарської формиМ'яка, довгаста, непрозора, жовта желатинова капсула, промаркована кодом "GX СЕ2". 1 - нанесення коду "GX СЕ2" червоним чорнилом для друку використовується при виробництві готової лікарської форми на виробничому майданчику "Каталент Франс Байнхайм С.А.", Франція. Нанесення коду "GX СЕ2" сірого кольору за допомогою УФ холодного лазера використовується при виробництві готової лікарської форми на виробничому майданчику "ГлаксоСмітКляйн Фармасьютікалз С.А.", Польща.Фармакотерапевтична групаПодвійний інгібітор 5-редуктази.ФармакокінетикаВсмоктування Після прийому однієї дози (0,5 мг) дутастериду максимальна концентрація дутастериду в сироватці досягається протягом 1-3 год. Абсолютна біодоступність дутастериду у чоловіків становить близько 60% по відношенню до 2-х годинної внутрішньовенної інфузії. Біодоступність дутастериду не залежить від їди. Розподіл Фармакокінетичні дані, отримані після одноразового та багаторазового прийому дутастериду, свідчать про великий обсяг його розподілу (від 300 л до 500 л). Дутастерид має високий ступінь зв'язування з білками плазми (> 99,5%). При щоденному прийомі концентрація дутастериду у сироватці крові досягає 65% від стабільного рівня через 1 місяць та приблизно 90% від стабільного рівня через 3 місяці. Стабільні концентрації дутастериду в сироватці крові (Css), що дорівнює приблизно 40 нг/мл, досягаються через 6 місяців одноразового щоденного прийому 0,5 мг цього препарату. У спермі, як і сироватці крові, стабільні концентрації дутастерида також досягаються через 6 місяців. Через 52 тижні лікування концентрації дутастериду у спермі становили в середньому 3,4 нг/мл (від 0,4 нг/мл до 14 нг/мл). З сироватки крові в сперму потрапляє приблизно 11,5% дутастериду. Метаболізм In vitro дутастерид метаболізується ізоферментом CYP3A4 системи цитохрому Р450 людини до двох малих моногідроксильованих метаболітів; разом з тим, на нього не діють ізоферменти CYP1A2, CYP2A6, CYP2E1, CYP2C8, CYP2C9, CYP2C19, CYP2B6 або CYP2D6 цієї системи. Після досягнення стабільної концентрації дутастериду в сироватці крові за допомогою мас-спектрометричного методу виявляють незмінений дутастерид, 3 великих метаболіту (4'-гідроксідутастерид, 1,2-дигідродутастерид і 6-гідроксідутастерид) і 2 малих метаболіту (6,4'-дігідр -гідроксідутастерід). Виведення В організмі людини дутастерид піддається інтенсивному метаболізму. Після прийому внутрішньо дутастериду в добовій дозі 0,5 мг для досягнення стабільної концентрації від 1,0% до 15,4% (в середньому 5,4%) прийнятої дози екскретується через кишечник у незміненому вигляді. Решта екскретується через кишечник у вигляді 4 великих метаболітів, що становлять 39%, 21%, 7% і 7%, відповідно, і 6 малих метаболітів (частка кожного з яких припадає менше 5%). Через нирки у людини екскретуються лише слідові кількості незміненого дутастериду (менше 0,1 % дози). При прийомі терапевтичних доз дутастериду його кінцевий період напіввиведення становить 3-5 тижнів. Дутастерид виявляється у сироватці крові (у концентраціях вище 0,1 нг/мл) до 4-6 місяців після припинення прийому. Лінійність/нелінійність Фармакокінетика дутастериду може бути описана як процес абсорбції першого порядку і два паралельні процеси елімінації, один насичений (тобто залежить від концентрації) і один ненасичуваний (тобто не залежить від концентрації). При низьких концентраціях у сироватці (менше 3 нг/мл) дутастерид швидко виводиться за допомогою обох процесів елімінації. Після одноразового прийому в дозах 5 мг і менше дутастерид швидко елімінується з організму і має короткий період напіввиведення, що дорівнює 3-9 дням. При концентраціях у сироватці крові вище 3 нг/мл дутастерид виводиться повільніше (0,35-0,58 л/год), переважно за допомогою лінійного ненасиченого процесу елімінації з кінцевим періодом напіввиведення 3-5 тижнів. При терапевтичних концентраціях кінцевий період напіввиведення становить 3-5 тижнів і на фоні щоденного прийому 0,5 мг переважає повільніший кліренс дутастериду; загальний кліренс носить лінійний і залежний від концентрації характер. Зміст дутастериду у сироватці крові (більше 0,1 нг/мл) виявляється протягом 4-6 місяців після припинення лікування. Літні чоловіки Фармакокінетику та фармакодинаміку дутастериду вивчали у 36 здорових добровольців у віці від 24 до 87 років після прийому однієї дози (5 мг) дутастериду. Між різними віковими групами не було статистично значимих відмінностей за такими фармакокінетичними параметрами, як площа під фармакокінетичною кривою (AUC) та максимальна концентрація в плазмі (Сmах). Не було виявлено також статистично значущих відмінностей за значеннями періоду напіввиведення (Т½ дутастериду між віковими групами чоловіків 50-69 років та старше 70 років, до яких входить більшість чоловіків із доброякісною гіперплазією передміхурової залози (ДГПЗ)). Між різними віковими групами був значних відмінностей у ступеня зниження рівнів ДГТ. Ці результати демонструють відсутність необхідності зниження дози дутастериду залежно від віку пацієнтів.ФармакодинамікаМеханізм дії Дутастерид – подвійний інгібітор 5а-редуктази. Він пригнічує активність ізоферментів 5α-редуктази 1 та 2 типів, які відповідальні за перетворення тестостерону на дигідротестостерон (ДГТ). ДГТ є основним андрогеном, відповідальним за гіперплазію залізистої тканини передміхурової залози. Вплив на концентрацію ДГТ та тестостерону Максимальний вплив дутастериду на зниження концентрації ДГТ є дозозалежним та спостерігається через 1-2 тижні після початку лікування. Через 1 та 2 тижні прийому дутастериду у дозі 0,5 мг на добу середні значення концентрацій ДГТ у сироватці крові знижуються на 85 % та 90 % відповідно.Показання до застосуванняПрепарат Аводарт® призначають пацієнтам: як монотерапія для лікування та профілактики прогресування доброякісної гіперплазії передміхурової залози за допомогою зменшення її розмірів, полегшення симптомів, поліпшення сечовипускання, зниження ризику виникнення гострої затримки сечі та необхідності оперативного втручання; як комбінована терапія з α-адреноблокаторами для лікування та профілактики прогресування доброякісної гіперплазії передміхурової залози за допомогою зменшення її розмірів, полегшення симптомів, поліпшення сечовипускання, зниження ризику виникнення гострої затримки сечі та необхідності оперативного втручання. В основному вивчалася комбінація дутастериду та α1-адреноблокатора тамсулозину.Протипоказання до застосуванняПрепарат Аводарт протипоказаний пацієнтам з гіперчутливістю до дутастериду або будь-якого компонента препарату та іншим інгібіторам 5α-редуктази. Застосування дутастериду протипоказане жінкам та дітям. З обережністю: печінкова недостатність.Вагітність та лактаціяФертильність Вплив дутастериду у добовій дозі 0,5 мг на характеристики сперми вивчався у здорових добровольців у віці 18-52 років. До 52-го тижня лікування у групі пацієнтів, які отримували дутастерид, середні значення відсоткового зниження загальної кількості сперматозоїдів, обсягу сперми та рухової активності сперматозоїдів становили 23%, 26% та 18%, відповідно, порівняно з вихідним рівнем у групі пацієнтів, що отримували плац. . Концентрація сперматозоїдів та його морфологія не змінювалися. Через 24 тижні спостереження середнє значення процентної зміни загальної кількості сперматозоїдів у групі дутастериду залишалося на 23% нижче порівняно з вихідним рівнем. Середнє значення для всіх параметрів сперми у всіх часових точках залишалося в межах норми і не відповідало заданим критеріям для клінічно значущої зміни (30%), на 52-му тижні лікування у двох добровольців у групі дутастериду загальна кількість сперматозоїдів знижувалася більш ніж на 90% порівняно з вихідним рівнем, з частковим відновленням на 24 тижні спостереження. Таким чином, клінічне значення впливу дутастериду на показники сперми та на індивідуальну фертильність пацієнта невідоме. Вагітність Дутастерид протипоказаний жінкам. Дутастерид не вивчався у жінок, оскільки доклінічні дані свідчать, що придушення рівня ДГТ може викликати гальмування розвитку зовнішніх статевих органів у плода чоловічої статі. Лактація Немає даних про проникнення дутастериду у грудне молоко.Побічна діяНебажані явища, представлені нижче, перераховані за системами організму та відповідно до частоти народження. Частота народження визначається таким чином: дуже часто (≥ 1/10), часто (≥ 1/100 та < 1/10), нечасто (≥ 1/1 000 та < 1/100), рідко (≥ 1/10 000 та Частота народження небажаних явищ, сформована на підставі постреєстраційного спостереження З боку імунної системи Дуже рідко: алергічні реакції (висипання, свербіж, кропив'янка, локалізований набряк) та ангіоневротичний набряк. З боку шкіри та підшкірно-жирової клітковини Рідко: алопеція (переважно втрата волосся на тілі) або гіпертрихоз. Порушення психіки Дуже рідко: депресивний стан. З боку репродуктивної системи та грудних залоз Дуже рідко: тестикулярний біль, тестикулярний набряк. Частота народження небажаних явищ, сформована на підставі даних клінічних досліджень (небажані явища, пов'язані застосуванням дутастериду як монотерапії) У третій фазі плацебо-контрольованих досліджень із застосуванням дутастериду порівняно з плацебо дослідники оцінювали небажані явища, пов'язані з прийомом дутастериду: 1 - включаючи хворобливість та збільшення грудних залоз. 2 - небажані явища з боку репродуктивної системи та грудних залоз, пов'язані із застосуванням дутастериду (як при монотерапії, так і в комбінації з тамсулозином). Дані небажані явища можуть зберігатися після припинення лікування та вплив дутастериду на збереження даних небажаних явищ невідомо. Небажані явища, пов'язані із застосуванням дутастериду у комбінації з тамсулозином Наведені нижче небажані явища були зареєстровані у дослідженні СombАТ (порівняння прийому дутастериду 0,5 мг та тамсулозину 0,4 мг один раз на добу як монотерапія або у вигляді комбінації протягом чотирьох років) та оцінені дослідниками з кумулятивним ефектом ≥ 1 %. Небажане явище Виникнення небажаного явища під час періоду застосування тамсулозину у комбінації з дутастеридом 1-й рік 2-й рік 3-й рік 4-й рік Комбінація1 (n) (n = 1610) (n = 1428) (n = 1283) (n = 1200) - Дутастерід (n = 1623) (n = 1464) (n = 1325) (n = 1200) - Тамсулозін (n = 1611) (n = 1468) (n = 1281) (n = 1112) Еректильна дисфункція3 - Комбінація 6% 2% <1% <1% - Дутастерід 5% 2% <1% <1% - Тамсулозін 3% 1% <1% 1% Зниження лібідо3 - Комбінація 5% <1% <1% 0% - Дутастерід 4% 1% <1% 0% - Тамсулозін 2% <1% <1% <1% Порушення еякуляції3 - Комбінація 9% 1% <1% <1% - Дутастерід 1% <1% <1% <1% - Тамсулозін 3% <1% <1% <1% Порушення з боку грудних залоз2 - Комбінація 2% <1% <1% <1% - Дутастерід 2% 1% <1% <1% - Тамсулозін <1% <1% <1% 0% Запаморочення - Комбінація 1% <1% <1% <1% - Дутастерід <1% <1% <1% <1% - Тамсулозін 1% <1% <1% 0% 1 – комбінація = дутастерид 0,5 мг один раз на добу + тамсулозин 0,4 мг один раз на добу. 2 - включаючи болючість та збільшення молочних залоз. 3 - небажані явища з боку репродуктивної системи та грудних залоз, пов'язані із застосуванням дутастериду (як при монотерапії, так і в комбінації з тамсулозином). Ці небажані явища можуть зберігатися після припинення лікування. Вплив дутастериду на збереження даних небажаних явищ невідомий.Взаємодія з лікарськими засобамиIn vitro дутастерид метаболізується ізоферментом системи CYP3A4 цитохрому Р450 людини. Отже, у присутності інгібіторів CYP3А4 концентрації дутастериду у крові можуть зростати. При одночасному застосуванні дутастериду з інгібіторами CYP3A4 верапамілом та дилтіаземом відзначається зниження кліренсу дутастериду. Разом з тим, амлодипін, інші блокатори кальцієвих каналів при одночасному застосуванні з дутастеридом не зменшують кліренс дутастериду. Зменшення кліренсу дутастериду та подальше підвищення його концентрації в крові у присутності інгібіторів CYP3A4 не є клінічно значущим унаслідок широкого діапазону меж безпеки дутастериду, тому не потрібно коригувати його дозу. In vitro дутастерид не метаболізується такими ізоферментами системи цитохрому Р450 людини: CYP1A2, CYP2A6, CYP2E1, CYP2C8, CYP2C9, CYP2C19, CYP2B6 або CYP2D6. Дутастерид не інгібує in vitro ферменти системи цитохрому Р450 людини, що беруть участь у метаболізмі лікарських засобів. In vitro дутастерид не витісняє варфарин, аценокумарол, фенпрокумон, діазепам та фенітонін з ділянок їхнього зв'язування з білками плазми, а ці препарати, у свою чергу, не витісняють дутастерид. При проведенні досліджень взаємодії дутастериду з тамсулозином, теразозином, варфарином, дигоксином і колестираміном у людини будь-яких клінічно значущих фармакокінетичних або фармакодинамічних взаємодій не відзначалося. При застосуванні дутастериду одночасно з гіполіпідемічними препаратами, інгібіторами АПФ, бета-адреноблокаторами, блокаторами кальцієвих каналів, кортикостероїдами, діуретиками, нестероїдними протизапальними препаратами, інгібіторами фосфодіестерази V-го типу і хон.Спосіб застосування та дозиПрепарат Аврдарт® можна застосовувати незалежно від їди. Капсули слід ковтати повністю, не розжовувати, не відкривати, оскільки вміст капсули може викликати подразнення слизової оболонки ротоглотки. ДГПЗ Дорослі чоловіки (включаючи літніх людей) Рекомендована доза препарату Аводарт - одна капсула (0,5 мг) один раз на добу перорально. Капсули слід приймати повністю. Хоча поліпшення на фоні застосування препарату настає досить швидко, лікування слід продовжувати не менше 6 місяців, щоб об'єктивно оцінити терапевтичний ефект. Для лікування ДГПЗ препарат Аводарт® може бути призначений як монотерапія або в комбінації з α1-адреноблокаторами. Особливі групи пацієнтів Пацієнти з порушеннями функції нирок При прийомі 0,5 мг препарату Аводарт® на добу через нирки виділяється менше 0,1 % дози, тому не потрібно знижувати дозу у пацієнтів з порушеннями функції нирок. Пацієнти з порушеннями функції печінки В даний час немає даних щодо застосування препарату Аводарт у пацієнтів з порушеннями функції печінки. Оскільки дутастерид піддається інтенсивному метаболізму, а його період напіввиведення становить 3-5 тижнів, необхідно бути обережним при лікуванні препаратом Аводарт® пацієнтів з порушеннями функції печінки.ПередозуванняПри призначенні дутастериду до 40 мг/день одноразово (у 80 разів вище за терапевтичну дозу) протягом 7 днів значних побічних ефектів не відзначалося. При проведенні клінічних досліджень пацієнти протягом 6 місяців отримували дутастерид у дозі 5 мг щодня, при цьому будь-яких додаткових побічних ефектів до тих, що спостерігалися на фоні прийому 0,5 мг дутастериду, не було виявлено. Специфічного антидоту дутастериду немає, тому при підозрі на передозування достатньо проводити симптоматичне та підтримуюче лікування.Запобіжні заходи та особливі вказівкиДутастерид всмоктується через шкіру, тому жінки та діти повинні уникати контакту з пошкодженими капсулами. У разі контакту з пошкодженими капсулами необхідно одразу промити відповідну ділянку шкіри водою з милом. Порушення функції печінки В даний час немає даних щодо застосування препарату Аводарт у пацієнтів з порушеннями функції печінки. Оскільки дутастерид піддається інтенсивному метаболізму, а його період напіввиведення становить 3-5 тижнів, необхідно бути обережним при лікуванні препаратом Аводарт® пацієнтів з порушеннями функції печінки. Серцева недостатність при комбінованому застосуванні дутастериду та тамсулозину У двох 4-х літніх клінічних дослідженнях частота розвитку серцевої недостатності була вищою у пацієнтів, які отримували комбінацію дутастериду та α1-блокатора, головним чином тамсулозину, ніж у пацієнтів, які не отримували комбінованого лікування. У цих двох дослідженнях частота розвитку серцевої недостатності залишалася низькою ( Вплив на виявлення простатспецифічного антигену (ПСА) та раку передміхурової залози (РПЗ) У пацієнтів необхідно проводити пальцеве ректальне дослідження, а також використовувати інші методи дослідження передміхурової залози, до початку лікування дутастеридом та періодично повторювати їх у процесі лікування для виключення розвитку РПЗ. Визначення концентрації ПСА у сироватці є важливим компонентом скринінгу, спрямованого виявлення РПЗ. Після 6-місячної терапії дутастеридом середній рівень сироваткового ПСА знижується приблизно на 50%. Пацієнтам, які приймають дутастерид, має бути визначено новий базовий рівень ПСА після шести місяців терапії. Надалі рекомендується регулярно контролювати рівень ПСА. При інтерпретації значення ПСА у пацієнта, який приймає дутастерид, попереднє значення ПСА слід використовувати для порівняння. Застосування дутастериду не впливає на діагностичну цінність рівня ПСА як маркеру РПЗ після визначення нового базового рівня ПСА. Будь-яке підтверджене підвищення рівня ПСА щодо найменшого його значення при лікуванні дутастеридом може свідчити про розвиток РПЗ (зокрема, раку передміхурової залози з високим ступенем диференціювання за шкалою Глісона) або недотримання режиму терапії дутастеридом і має піддаватися ретельній оцінці, навіть якщо межах нормальних значень для цієї вікової категорії пацієнтів, які не приймають інгібітори 5α-редуктази. Рівень загального ПСА повертається до вихідного значення протягом 6 місяців після відміни дутастериду. Співвідношення змісту вільного ПСА до загального залишається незмінним навіть на тлі терапії дутастеридом. Якщо визначення відсотка вмісту вільної фракції ПСА додатково використовується для виявлення РПЗ у чоловіків, які отримують дутастерид, коригування цієї величини не потрібне. РПЗ та пухлини високого ступеня градації У 4-річному дослідженні (REDUCE) проводилося порівняння застосування плацебо та дутастериду у 8231 добровольця у віці від 50 років до 75 років, з негативним результатом біопсії на наявність РПЗ та рівнем ПСА від 2,5 нг/мл до 10,0 нг/ мл при первинному обстеженні. У ході дослідження 6706 пацієнтам проводилася пункційна біопсія передміхурової залози та на підставі отриманих результатів визначалася ступінь злоякісності РПЗ за шкалою Глісона. 1517 пацієнтам під час дослідження було поставлено діагноз РПЗ. Найчастіше, як у групі дутастерида, і у групі плацебо, було діагностовано високодиференційований РПЖ (сума балів за шкалою Глисона 5-6). Відмінності кількості випадків РПЗ з оцінкою 7-10 балів за шкалою Глисона групи. дутастериду та групі плацебо були відсутні (р = 0,81). Через 4 роки було відмічено більше випадків РПЗ з оцінкою 8-10 балів за шкалою Глісона у групі дутастериду (n = 29; 0,9%) порівняно з групою плацебо (n = 19; 0,6%) (р = 0, 15). При оцінці даних біопсії за 1-2 роки кількість пацієнтів з діагнозом РПЗ з оцінкою 8-10 балів за шкалою Глісона було порівняно в групах дутастериду (n = 17; 0,5%) і плацебо (n = 18; 0,5 %). При оцінці даних біопсії за 3-4 роки було діагностовано більше випадків РПЗ з оцінкою 8-10 балів за шкалою Глісона в групі дутастериду (n = 12; 0,5%) в порівнянні з групою плацебо (n = 1; У 4-х річному дослідженні (СоmbАТ) пацієнтів з ДГПЗ, у якому проведення біопсії передміхурової залози всім учасникам не було визначено протоколом, і всі діагнози РПЗ ґрунтувалися на біопсії за показаннями, РПЗ з оцінкою 8-10 балів за шкалою Глісона був діагностований пацієнтів ( Причинно-наслідкового зв'язку між прийомом дутастериду та розвитком РПЗ високого ступеня градації не встановлено. Чоловіки, які приймають дутастерид, повинні регулярно проходити обстеження щодо оцінки ризику розвитку РПЗ, включаючи рівень ПСА. Рак грудних залоз у чоловіків У клінічних дослідженнях та під час постреєстраційного спостереження повідомлялося про виникнення раку грудних залоз у чоловіків, які приймають дутастерид. Слід попереджати пацієнтів, що при появі будь-яких змін у тканинах грудних залоз, таких як поява вузликів або виділення із сосків, необхідно негайно повідомляти про це свого лікаря. У клінічних дослідженнях, у яких проводилося вивчення впливу монотерапії ДГПЗ дутастеридом (3374 пацієнто-років), виявлено 2 випадки раку грудних залоз на фоні терапії дутастеридом (через 10 тижнів та 11 місяців) та 1 випадок у пацієнта, який отримував плацебо. У подальших клінічних дослідженнях, у яких брали участь 8231 чоловік віком від 50 до 75 років з негативним результатом біопсії на РПЗ та рівнем ПСА в інтервалі від 2,5 нг/мл до 10,0 нг/мл (17489 пацієнто-років), які отримували дутастерид та пацієнтів (5027 пацієнто-років), які отримували комбіновану терапію дутастеридом та тамсулозином, не було виявлено випадків раку грудних залоз у жодній із груп порівняння. На даний момент неясно, чи є причинно-наслідковий зв'язок між виникненням раку грудних залоз у чоловіків та довгостроковим застосуванням дутастериду. Вплив на здатність до керування автотранспортом та управління механізмами Прийом дутастериду не впливає на керування автомобілем або роботу з механізмами.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаМазь - 100 г: Активна речовина: мупіроцин 2.2г. Допоміжні речовини: макрогол 400 – 58.7 г, макрогол 3350 – 39.1 г. 15 г - туби алюмінієві (1) з ковпачком, що нагвинчується, з вістрям для розтину - пачки картонні.Опис лікарської формиМазь для зовнішнього застосування білого або майже білого кольору однорідна.Фармакотерапевтична групаАнтибактеріальна, бактерицидна: пригнічує ізолейцин-трансфер-РНК-синтетазу, що призводить до припинення синтезу білка в бактеріальній клітині. Внаслідок специфічного механізму дії та унікальної хімічної структури мупіроцин не виявляє перехресної резистентності з іншими антибіотиками (при правильному застосуванні препарату ризик появи резистентних штамів невеликий).ФармакокінетикаВсмоктування Мупіроцин погано всмоктується через неушкоджену шкіру людини. Метаболізм Мупіроцин призначений лише для зовнішнього застосування. У разі всмоктування через пошкоджену шкіру, мупіроцин швидко метаболізується до неактивної монієвої кислоти. Виведення Мупіроцин швидко виводиться з організму шляхом метаболічного перетворення на неактивний метаболіт – монієву кислоту, яка швидко виводиться нирками.Клінічна фармакологіяАнтибіотик для зовнішнього застосування.Показання до застосуванняМазь інтраназальна: носійство стафілококів (в т.ч. штамів Staphylococcus aureus полірезистентних та стійких до метициліну). Мазь дерматологічна: лікування первинних інфекцій шкірних покровів – імпетиго, фолікуліт, фурункульоз (в т.ч. фурункул зовнішнього слухового проходу та вушної раковини), ектиму; вторинних інфекцій шкірних покровів – інфікована екзема, інфіковані травми (садна, укуси комах), незначні (що не потребують госпіталізації) рани та опіки; профілактика ранової інфекції після невеликих порізів, ран та дрібних садна.Протипоказання до застосуванняГіперчутливість до будь-якого компонента мазі. З обережністю: при вагітності та в період грудного вигодовування.Вагітність та лактаціяНемає даних про застосування препарату в період вагітності та грудного вигодовування. У дослідженнях на тваринах не було виявлено ознак репродуктивної токсичності. Однак, як і при застосуванні інших лікарських засобів, застосування препарату Бактробан® при вагітності та в період грудного вигодовування можливе лише в тому випадку, коли передбачувана користь для матері перевищує будь-який потенційний ризик для плода. Грудне вигодовування необхідно припинити на період застосування препарату для профілактики бактеріального інфікування тріщин сосків. Застосування у дітей Немає обмежень щодо застосування препарату у дітей.Побічна діяСвербіж, печіння, садіння та сухість шкіри в місці аплікації; шкірні алергічні реакції; системні алергічні реакції; риніт (при застосуванні інтраназальної мазі).Взаємодія з лікарськими засобамиПовідомлення відсутні.Спосіб застосування та дозиІнтраназально, зовнішньо. Мазь інтраназальна: наносять на внутрішню поверхню ніздрі 2-3 рази на добу протягом 5-7 днів. Мазь для наружного применения: взрослым, детям и пациентам пожилого возраста небольшое количество наносят на пораженный участок кожи 2-3 раза в сутки, при необходимости накладывают асептическую повязку, курс лечения - до 10 дней. При печеночной недостаточности применяется стандартная дозировка. Нельзя сочетать мазь с другими препаратами из-за риска ее разведения, снижения антибактериальной активности и стабильности.ПередозировкаДанные отсутствуют.Меры предосторожности и особые указанияМазь 2% зовнішню не можна застосовувати на лікування очних захворювань. Слід уникати попадання мазі у вічі. У разі попадання ока слід ретельно промити водою до повного видалення залишків мазі. Застосування при нирковій недостатності: у пацієнтів похилого віку обмежень для використання немає, крім тих випадків, коли під час лікування виникають умови для всмоктування поліетиленгліколю, що входить до складу мазі, та ознак помірної та тяжкої ниркової недостатності. Поліетиленгліколь може всмоктуватись через ранову поверхню або інші пошкодження шкірних покривів та екскретуватись через нирки. Дерматологічну мазь (на основі поліетиленгліколю) не можна застосовувати при станах, що супроводжуються підвищеною абсорбцією поліетиленгліколю, і особливо при помірній або тяжкій нирковій недостатності.Після нанесення на шкіру слід ретельно вимити руки. Тривале призначення мазі може спричинити надмірне зростання нечутливих мікроорганізмів. Несприятливого впливу здатність керувати автомобілем/механізмами не спостерігалося.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаМазь - 100 г: Активна речовина: мупіроцин 2.2г. Допоміжні речовини: макрогол 400 – 58.7 г, макрогол 3350 – 39.1 г. 3 г - туби алюмінієві (1) з ковпачком, що нагвинчується, з вістрям для розкриття - пачки картонні.Опис лікарської формиМазь для зовнішнього застосування білого або майже білого кольору однорідна.Фармакотерапевтична групаАнтибактеріальна, бактерицидна: пригнічує ізолейцин-трансфер-РНК-синтетазу, що призводить до припинення синтезу білка в бактеріальній клітині. Внаслідок специфічного механізму дії та унікальної хімічної структури мупіроцин не виявляє перехресної резистентності з іншими антибіотиками (при правильному застосуванні препарату ризик появи резистентних штамів невеликий).ФармакокінетикаВсмоктування Мупіроцин погано всмоктується через неушкоджену шкіру людини. Метаболізм Мупіроцин призначений лише для зовнішнього застосування. У разі всмоктування через пошкоджену шкіру, мупіроцин швидко метаболізується до неактивної монієвої кислоти. Виведення Мупіроцин швидко виводиться з організму шляхом метаболічного перетворення на неактивний метаболіт – монієву кислоту, яка швидко виводиться нирками.Клінічна фармакологіяАнтибіотик для зовнішнього застосування.Показання до застосуванняМазь інтраназальна: носійство стафілококів (в т.ч. штамів Staphylococcus aureus полірезистентних та стійких до метициліну). Мазь дерматологічна: лікування первинних інфекцій шкірних покровів – імпетиго, фолікуліт, фурункульоз (в т.ч. фурункул зовнішнього слухового проходу та вушної раковини), ектиму; вторинних інфекцій шкірних покровів – інфікована екзема, інфіковані травми (садна, укуси комах), незначні (що не потребують госпіталізації) рани та опіки; профілактика ранової інфекції після невеликих порізів, ран та дрібних садна.Протипоказання до застосуванняГіперчутливість до будь-якого компонента мазі. З обережністю: при вагітності та в період грудного вигодовування.Вагітність та лактаціяНемає даних про застосування препарату в період вагітності та грудного вигодовування. У дослідженнях на тваринах не було виявлено ознак репродуктивної токсичності. Однак, як і при застосуванні інших лікарських засобів, застосування препарату Бактробан® при вагітності та в період грудного вигодовування можливе лише в тому випадку, коли передбачувана користь для матері перевищує будь-який потенційний ризик для плода. Грудне вигодовування необхідно припинити на період застосування препарату для профілактики бактеріального інфікування тріщин сосків. Застосування у дітей Немає обмежень щодо застосування препарату у дітей.Побічна діяСвербіж, печіння, садіння та сухість шкіри в місці аплікації; шкірні алергічні реакції; системні алергічні реакції; риніт (при застосуванні інтраназальної мазі).Взаємодія з лікарськими засобамиПовідомлення відсутні.Спосіб застосування та дозиІнтраназально, зовнішньо. Мазь інтраназальна: наносять на внутрішню поверхню ніздрі 2-3 рази на добу протягом 5-7 днів. Мазь для зовнішнього застосування: дорослим, дітям та пацієнтам похилого віку невелику кількість наносять на уражену ділянку шкіри 2-3 рази на добу, при необхідності накладають асептичну пов'язку, курс лікування – до 10 днів. При печінковій недостатності застосовується стандартне дозування. Не можна поєднувати мазь з іншими препаратами через ризик її розведення, зниження антибактеріальної активності та стабільності.ПередозуванняДані відсутні.Запобіжні заходи та особливі вказівкиМазь 2% зовнішню не можна застосовувати на лікування очних захворювань. Слід уникати попадання мазі у вічі. У разі попадання ока слід ретельно промити водою до повного видалення залишків мазі. Застосування при нирковій недостатності: у пацієнтів похилого віку обмежень для використання немає, крім тих випадків, коли під час лікування виникають умови для всмоктування поліетиленгліколю, що входить до складу мазі, та ознак помірної та тяжкої ниркової недостатності. Поліетиленгліколь може всмоктуватись через ранову поверхню або інші пошкодження шкірних покривів та екскретуватись через нирки. Дерматологічну мазь (на основі поліетиленгліколю) не можна застосовувати при станах, що супроводжуються підвищеною абсорбцією поліетиленгліколю, і особливо при помірній або тяжкій нирковій недостатності.Після нанесення на шкіру слід ретельно вимити руки. Тривале призначення мазі може спричинити надмірне зростання нечутливих мікроорганізмів. Несприятливого впливу здатність керувати автомобілем/механізмами не спостерігалося.Умови відпустки з аптекЗа рецептомВідео на цю тему
Опис лікарської формиМ'який білий або майже білий крем.Фармакотерапевтична групаПротизапальне. Має глюкокортикоїдну активність.ФармакодинамікаУсуває набряк, гіперемію, свербіж у місці нанесення.Показання до застосуванняПсоріаз (крім поширеного бляшкового), хронічна екзема, плоский лишай, дискоїдний червоний вовчак, шкірні захворювання, що не піддаються впливу інших стероїдів.Протипоказання до застосуванняГіперчутливість; вугри рожеві та юнацькі; періоральний дерматит, вірусні інфекції (простий герпес), грибкові (кандидоз), бактеріальні (імпетиго); періанальний та генітальний свербіж; дерматоз у дітей до 1 року (включаючи дерматити та висипання при попрілості).Вагітність та лактаціяОбережно, т.к. достатніх даних щодо безпеки використання під час вагітності та годування груддю немає.Побічна діяПри тривалому застосуванні – атрофічні зміни на обличчі та інших ділянках тіла (бородавки, витончення шкіри, розширення судин), ослаблення бар'єрних функцій шкіри, рідко – виникнення пустульозної форми псоріазу.Спосіб застосування та дозиЗовнішньо. Крем і мазь наносять тонким шаром на уражені ділянки шкіри 1-2 рази на добу до поліпшення. Лікування не можна проводити більше 4 тижнів без оцінки необхідності його продовження. При загостреннях шкірних захворювань можливі короткі курси лікування Дермовейтом®. Якщо потрібне продовження терапії глюкокортикоїдами, слід використовувати менш активні препарати. В особливо резистентних випадках, особливо при гіперкератозі, протизапальний ефект крему та мазі Дермовейт® може бути посилений шляхом накладання на ніч на уражену ділянку оклюзійної пов'язки за допомогою ПЕ плівки. Після цього досягнуте покращення підтримується застосуванням препарату без оклюзійної пов'язки.ПередозуванняВиявляється ознаками гіперкортицизму (що вимагають відміни препарату).Запобіжні заходи та особливі вказівкиЗа відсутності поліпшення протягом 2-4 тижнів слід засумніватися у правильності діагнозу. При загостреннях потрібні короткі повторні курси. У пацієнтів з псоріазом може послабитись бар'єрна функція шкіри, проявитися пустульозний псоріаз, розвинутися толерантність, рецидиви. Необхідно уникати тривалого та безперервного використання у дітей, особливо грудних, т.к. можливе пригнічення функції кори надниркових залоз. У грудних дітей пелюшки можуть діяти як оклюзійні пов'язки та збільшувати абсорбцію кортикостероїдів. На обличчі препарат застосовують протягом 5 днів і без оклюзійної пов'язки. Перед накладанням свіжої пов'язки шкіру слід очищати, т.к. тепло та вологість, створювані герметичними (оклюзійними) пов'язками, сприяють виникненню бактеріальної інфекції.Приєднання бактеріальної інфекції вимагає припинення використання препарату та призначення антибактеріальної терапії. Препарат не повинен потрапляти у вічі (можливий розвиток глаукоми). Тривале застосування великих кількостей (або великих площах) може призвести до системної абсорбції (гиперкортицизм).Умови відпустки з аптекЗа рецептомВідео на цю тему
Опис лікарської формиМ'яка біла або майже біла мазь напівпрозора.Фармакотерапевтична групаПротизапальне. Має глюкокортикоїдну активність.ФармакодинамікаУсуває набряк, гіперемію, свербіж у місці нанесення.Показання до застосуванняПсоріаз (крім поширеного бляшкового), хронічна екзема, плоский лишай, дискоїдний червоний вовчак, шкірні захворювання, що не піддаються впливу інших стероїдів.Протипоказання до застосуванняГіперчутливість; вугри рожеві та юнацькі; періоральний дерматит, вірусні інфекції (простий герпес), грибкові (кандидоз), бактеріальні (імпетиго); періанальний та генітальний свербіж; дерматоз у дітей до 1 року (включаючи дерматити та висипання при попрілості).Вагітність та лактаціяОбережно, т.к. достатніх даних щодо безпеки використання під час вагітності та годування груддю немає.Побічна діяПри тривалому застосуванні – атрофічні зміни на обличчі та інших ділянках тіла (бородавки, витончення шкіри, розширення судин), ослаблення бар'єрних функцій шкіри, рідко – виникнення пустульозної форми псоріазу.Спосіб застосування та дозиЗовнішньо. Крем і мазь наносять тонким шаром на уражені ділянки шкіри 1-2 рази на добу до поліпшення. Лікування не можна проводити більше 4 тижнів без оцінки необхідності його продовження. При загостреннях шкірних захворювань можливі короткі курси лікування Дермовейтом®. Якщо потрібне продовження терапії глюкокортикоїдами, слід використовувати менш активні препарати. В особливо резистентних випадках, особливо при гіперкератозі, протизапальний ефект крему та мазі Дермовейт® може бути посилений шляхом накладання на ніч на уражену ділянку оклюзійної пов'язки за допомогою ПЕ плівки. Після цього досягнуте покращення підтримується застосуванням препарату без оклюзійної пов'язки.ПередозуванняВиявляється ознаками гіперкортицизму (що вимагають відміни препарату).Запобіжні заходи та особливі вказівкиЗа відсутності поліпшення протягом 2-4 тижнів слід засумніватися у правильності діагнозу. При загостреннях потрібні короткі повторні курси. У пацієнтів з псоріазом може послабитись бар'єрна функція шкіри, проявитися пустульозний псоріаз, розвинутися толерантність, рецидиви. Необхідно уникати тривалого та безперервного використання у дітей, особливо грудних, т.к. можливе пригнічення функції кори надниркових залоз. У грудних дітей пелюшки можуть діяти як оклюзійні пов'язки та збільшувати абсорбцію кортикостероїдів. На обличчі препарат застосовують протягом 5 днів і без оклюзійної пов'язки. Перед накладанням свіжої пов'язки шкіру слід очищати, т.к. тепло та вологість, створювані герметичними (оклюзійними) пов'язками, сприяють виникненню бактеріальної інфекції.Приєднання бактеріальної інфекції вимагає припинення використання препарату та призначення антибактеріальної терапії. Препарат не повинен потрапляти у вічі (можливий розвиток глаукоми). Тривале застосування великих кількостей (або великих площах) може призвести до системної абсорбції (гиперкортицизм).Умови відпустки з аптекЗа рецептомВідео на цю тему
Фасування: N30 Форма випуску: капс. модифікованого вивільнення Упакування: упак. Виробник: ГлаксоСмітКляйн Трейдінг ЗАТ Завод-производитель: Catalent Germany Schorndorf GmbH(Германия) Действующее вещество: Дутастерид + Тамсулозин.
Фасування: N90 Форма випуску: капс. модифікованого вивільнення Упакування: упак. Виробник: ГлаксоСмітКляйн Трейдінг ЗАТ Завод-виробник: Catalent Germany Schorndorf GmbH (Німеччина) Діюча речовина: Дутастерид + Тамсулозин.
1 483,00 грн
699,00 грн
Дозування: 150 мг Фасування: N60 Форма випуску таб. покриті плівковою оболонкою Упаковка: блістер Виробник: ГлаксоСмітКляйн Трейдінг ЗАТ Завод-виробник: GlaxoSmithKline(Бельгія) Діюча речовина: Ламівудін. .
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему.
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему.
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему.
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему.
333,00 грн
328,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему.
1 375,00 грн
1 251,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему.
281,00 грн
182,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему.
Дозування: 125 мкг Фасування: N1 Форма випуску: аерозоль Упакування: фл. Виробник: ГлаксоСмітКляйн Трейдінг ЗАТ Завод-виробник: GlaxoSmithKline(Бельгія) Діюча речовина: Флутиказон. .
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
Дозування: 50 мкг Фасування: N1 Форма випуску: аерозоль Упакування: фл. Виробник: ГлаксоСмітКляйн Трейдінг ЗАТ Завод-производитель: GlaxoSmithKline(Бельгия) Действующее вещество: Флутиказон. .
5 801,00 грн
162,00 грн
Склад, форма випуску та упаковкаРозчин - 1 мл/1 фл. Активна речовина: ептіфібатід 0.75 мг/75 мг. Допоміжні речовини: лимонної кислоти моногідрат – 5.25 мг, натрію гідроксид (до рН 5.25) – 1.7-220 мг, вода д/і – до 1 мл. 100 мл - скляні флакони з гідролітичного скла типу 1, закупорені гумовою пробкою з алюмінієвим ковпачком і пластиковою кришечкою (1) в комплекті з пристроєм для підвішування флакона з поліетилену - пачки картонні.Опис лікарської формиРозчин для внутрішньовенного введення прозорий, безбарвний.Фармакотерапевтична групаЕптифібатид – це синтетичний циклічний гептапептид, що містить 6 амінокислотних залишків, включаючи один цистеїнамід та один меркаптопропіоніловий залишок – дезаміноцистеїніл. Ептифібатид є інгібітором агрегації тромбоцитів і відноситься до класу аргінін-гліцин-аспартат-міметиків. Ептифібатид оборотно інгібує агрегацію тромбоцитів, запобігаючи зв'язуванню фібриногену, фактору Віллебранду та інших адгезивних лігандів з глікопротеїновими IIb/IIIa рецепторами тромбоцитів. Ептифібатид викликає залежне від дози та концентрації пригнічення агрегації тромбоцитів, що було продемонстровано ex vivo з використанням аденозиндифосфату (АДФ) та інших агоністів, що індукують агрегацію тромбоцитів. Дія ептифібатиду спостерігається негайно після внутрішньовенного болюсного введення в дозі 180 мкг/кг. Режим з подальшим проведенням безперервної внутрішньовенної інфузії в дозі 2 мкг/кг/хв забезпечує більш ніж 80% інгібування агрегації тромбоцитів ex vivo, індукованої АДФ, при фізіологічних концентраціях кальцію, у більш ніж 80% пацієнтів. Інгібування агрегації тромбоцитів є оборотним; через 4 години після припинення безперервної інфузії в дозі 2 мкг/кг/хв функція тромбоцитів більш ніж на 50% відновлюється до вихідного рівня.При проведенні вимірювань АДФ-індукованої агрегації тромбоцитів ex vivo при фізіологічних концентраціях кальцію (антикоагулянт D-фенілаланіл-L-проліл-L-аргінін хлорметилкетон (РРАСК)) у пацієнтів з нестабільною стенокардією та інфарктом міокарда без зуба ІК50 (концентрація, що інгібує агрегацію на 50%), що становить 557 нг/мл, та ІК80 (концентрація, що інгібує агрегацію на 80%), що становить 1107 нг/мл. Час кровотечі при застосуванні препарату Інтегрилін внутрішньовенно у вигляді болюсу та інфузії оборотно збільшується до 5 разів, цей показник повертається до початкового рівня протягом 2-6 годин після припинення інфузії. При застосуванні у вигляді монотерапії ептифібатид не має значного впливу на протромбіновий час (ПВ) та активований частковий тромбопластиновий час (АЧТВ).ФармакокінетикаФармакокінетика ептифібатиду має лінійний та дозозалежний характер при болюсному введенні у дозі від 90 до 250 мкг/кг та інфузії зі швидкістю від 0.5 до 3 мкг/кг/хв. При інфузії препарату в дозі 2.0 мкг/кг/хв у пацієнтів із ІХС середня рівноважна концентрація (Css) ептифібатиду у плазмі встановлюється в межах 1.5-2.2 мкг/мл. Така концентрація у плазмі досягається швидше, якщо інфузії передує болюсне введення у дозі 180 мкг/кг. Ступінь зв'язування ептифібатиду з білками плазми становить близько 25%. У цій же популяції пацієнтів T1/2 із плазми становить приблизно 2.5 год, плазмовий кліренс – 55-80 мл/кг/год, Vd – 185-260 мл/кг. У здорових пацієнтів частка ниркової екскреції загального кліренсу становить близько 50%; приблизно 50% кількості речовини, що виводиться, виводиться в незміненій формі. Помірне збільшення T1/2 та Vd спостерігається у пацієнтів старшого віку, пацієнтів зі зниженою масою тіла (<74 кг) та/або зниженим КК. Величина дози та стать пацієнта не впливають на фармакокінетику препарату Інтегрилін. При нирковій недостатності легкого ступеня тяжкості (КК50 мл/хв за формулою Кокрофта-Голта) корекції дози при болюсному або інфузійному введенні не потрібно. При нирковій недостатності помірного ступеня тяжкості (КК≥30-<50 мл/хв за формулою Кокрофт-Голта) рекомендується корекція дози. У пацієнтів з нирковою недостатністю помірного або тяжкого ступеня (КК<50 мл/хв) спостерігається зниження кліренсу ептифібатиду приблизно на 50% та збільшення Css у плазмі приблизно в 2 рази (див. розділи "Особливі вказівки", "Режим дозування").Клінічна фармакологіяАнтиагрегант.Показання до застосуванняРання профілактика інфаркту міокарда у пацієнтів з нестабільною стенокардією або інфарктом міокарда без зубця Q, які відзначали останній больовий напад протягом 24 годин, із змінами на ЕКГ та/або підвищенням активності кардіоспецифічних ферментів; профілактика раптового закриття судини та пов'язаних з нею гострих ішемічних ускладнень при проведенні черезшкірної транслюмінальної коронарної ангіопластики (ЧТКА). Препарат Інтегрилін призначений для застосування разом з ацетилсаліциловою кислотою та нефракціонованим гепарином.Протипоказання до застосуванняПідвищена чутливість до діючої речовини або до будь-якого з компонентів препарату; шлункові або кишкові кровотечі, серйозні генітальні та урологічні кровотечі або інші виражені патологічні кровотечі протягом останніх 30 днів; гостре порушення мозкового кровообігу протягом останніх 30 днів або геморагічний інсульт в анамнезі; наявність в анамнезі внутрішньочерепного захворювання (новоутворення, артеріовенозна мальформація, аневризму); "велике" хірургічне втручання або тяжка травма протягом останніх 6 тижнів; геморагічний діатез в анамнезі; тромбоцитопенія (<100 000 клітин/мм3); протромбіновий час більше 1,2 від контрольного або MHO≥2; виражена артеріальна гіпертензія (систолічний АТ вище 200 мм рт.ст. або діастолічний АТ вище 110 мм рт.ст.) на фоні антигіпертензивної терапії; клінічно значуща печінкова недостатність; одночасне або заплановане застосування іншого інгібітору глікопротеїнових IIb/IIIa рецепторів; тяжка ниркова недостатність (КК<30 мл/хв); необхідність проведення гемодіалізу. З обережністю Слід бути обережним при одночасному застосуванні препарату Інтегрилін з іншими препаратами, що впливають на систему гемостазу: тромболітиками, пероральними антикоагулянтами, декстраном, аденозином, НПЗЗ, включаючи сульфінпіразон, препаратами, що містять простациклін; дипіридамол; тиклопідін і клопідогрел. Ризик виникнення кровотеч при одночасному призначенні препарату Інтегрилін та стрептокінази, що використовується для лікування гострого інфаркту міокарда, збільшується. Спільне застосування препарату Інтегрилін та гепарину рекомендується у всіх випадках, за відсутності протипоказань до використання гепарину, наприклад, тромбоцитопенії, асоційованої з прийомом гепарину в анамнезі. У зв'язку з відсутністю клінічного досвіду застосовувати препарат Інтегрилін одночасно з низькомолекулярним гепарином необхідно з обережністю. Діти віком до 18 років: безпека та ефективність застосування препарату Інтегрилін у пацієнтів віком до 18 років не встановлена, у зв'язку з цим застосування цієї категорії пацієнтів не рекомендовано.Вагітність та лактаціяВагітність Клінічних досліджень із застосування препарату Інтегрилін у вагітних жінок не проводилося. Однак дослідження впливу на репродуктивну функцію проводилися на щурах та кроликах з використанням доз, що відповідно у 8 і 4 рази перевищують дозу, призначену для людини. У цих дослідженнях не було ознак порушення фертильної функції або негативного впливу на плід, пов'язаного із застосуванням ептифібатиду. Т.к. дослідження на тваринах не вважаються достатніми для прогнозу можливих реакцій у людини, препарат Інтегрилін слід застосовувати у період вагітності лише у випадках, коли користь для матері перевищує потенційний ризик для плода. Грудне годування Даних про проникнення ептифібатиду у грудне молоко немає. Рекомендується припинити вигодовування груддю при застосуванні препарату Інтегрилін. Застосування у дітей Безпека та ефективність застосування Інтегриліну у дітей віком до 18 років не встановлена, у зв'язку з чим застосування цієї категорії пацієнтів не рекомендовано.Побічна діяБільшість небажаних явищ при застосуванні препарату Інтегрилін пов'язані з розвитком кровотеч або виникненням порушень серця або серцево-судинної системи, що часто спостерігається в даній популяції пацієнтів. Клінічні дані Частота небажаних явищ, представлених нижче, була сформована на підставі двох клінічних досліджень ІІІ фази (PURSUIT та ESPRIT). PURSUIT – подвійне сліпе рандомізоване дослідження ефективності та безпеки застосування препарату Інтегрилін у порівнянні з плацебо для зниження смертності та кількості випадків повторного інфаркту міокарда у пацієнтів з нестабільною стенокардією або інфарктом міокарда без зубця Q. ESPRIT – подвійне сліпе, багатоцентрове, рандомізоване, плацебо-контрольоване дослідження у паралельних групах з вивчення безпеки та ефективності застосування ептифібатиду у пацієнтів із запланованим проведенням неекстренного черезшкірного коронарного втручання (ЧKB) з інтракоронарним стентуванням. Дані про небажані явища, включаючи кровотечі, у дослідженні PURSUIT отримували з моменту виписки зі стаціонару до візиту на 30 день. Явлення кровотечі у дослідженні ESPRIT реєстрували протягом 48 годин, а явища, не пов'язані з кровотечею, реєстрували протягом 30 днів. Для класифікації частоти масивних та легких кровотеч у дослідженнях PURSUIT та ESPRIT були використані критерії кровотечі TIMI (класифікація за критеріями групи з вивчення тромболізису при інфаркті міокарда). Дані дослідження PURSUIT збиралися протягом 30 днів, у той час як дані, отримані у дослідженні ESPRIT, були обмежені явищами, які виникли протягом 48 годин або до виписки, залежно від того, що сталося раніше. При застосуванні у рекомендованих терапевтичних дозах, які використовували у дослідженні PURSUIT (за участю близько 11 000 пацієнтів), кровотеча була найпоширенішим ускладненням терапії ептифібатидом. Інвазивні процедури на серці (аортокоронарне шунтування або при доступі до стегнової артерії) найчастіше супроводжувалися кровотечами. У дослідженні PURSUIT легку кровотечу визначали як спонтанну макрогематурію, спонтанний гематемезис, кровотечу зі зниженням концентрації гемоглобіну на понад 3 г/дл або зниження концентрації гемоглобіну на понад 4 г/дл без видимого джерела кровотечі. Легка кровотеча була дуже частою ускладненням застосування препарату Інтегрилін (> 1/10 або 13.1% при застосуванні препарату Інтегрилін у порівнянні з 7.6% при застосуванні плацебо). Кровотечі відзначалися частіше у пацієнтів, які одночасно одержують гепарин при проведенні ЧKB, коли активований час згортання крові (ABC) перевищував 350 с (див. розділ "Особливі вказівки", підрозділ "Застосування гепарину"). У дослідженні PURSUIT масивну кровотечу визначали як внутрішньочерепну кровотечу або зниження концентрації гемоглобіну на понад 5 г/дл. Масивні кровотечі при застосуванні препарату Інтегрилін у даному дослідженні спостерігалися дуже часто (≥1/10 або 10.8% при застосуванні препарату Інтегрилін у порівнянні з 9.3% при застосуванні плацебо), виключаючи переважну більшість пацієнтів, яким аортокоронарне шунтування не проводилося протягом 30 днів. у дослідження, у яких це явище спостерігалося нечасто. У пацієнтів, яким проводили аортокоронарне шунтування, частота кровотеч при застосуванні препарату Інтегрилін у порівнянні з пацієнтами, які отримували плацебо, не збільшувалася. У підгрупі пацієнтів, яким проводили ЧKB, обширні кровотечі спостерігалися часто: 9.7% пацієнтів при застосуванні препарату Інтегрилін порівняно з 4.6% у пацієнтів, які отримували плацебо. Частота виникнення тяжких або загрозливих для життя кровотеч при застосуванні препарату Інтегрилін становила 1.9% порівняно з 1.1% при застосуванні плацебо. При застосуванні препарату Інтегрилін помірно підвищувалася потреба в гемотрансфузіях (11.8% – Інтегрилін, 9.3% – плацебо). Небажані явища, представлені нижче, перераховані відповідно до ураження органів і систем органів та частоти народження. Частота народження визначається таким чином: дуже часто (≥1/10), часто (≥1/100 і < 1/10), нечасто (≥1/1 000 і < 1/100), рідко (≥1/10 000 і <1/1000), дуже рідко (<1/10000, включаючи окремі випадки). Вказано абсолютну частоту повідомлень без урахування частоти при застосуванні плацебо. За наявності даних щодо окремих небажаних явищ двох досліджень (PURSUIT та ESPRIT), для визначення частоти небажаних явищ була використана найбільша зазначена частота. Слід зазначити, що зв'язок із застосуванням препарату було встановлено не всім небажаних явищ. Частота серйозних небажаних явищ, не пов'язаних із кровотечею (артеріальна гіпотензія та ін.), при застосуванні препарату Інтегрилін не відрізняється від такої при застосуванні плацебо. З боку крові та лімфатичної системи: дуже часто – кровотеча (масивні та легкі кровотечі, включали кровотечі при аортокоронарному шунтуванні доступі через стегнову артерію, шлунково-кишкові кровотечі, сечостатеві кровотечі, заочеревинні кровотечі, внутрішньочерепні кровотечі, гемат кровотечі, що знижують гематокрит/гемоглобін інші); нечасто – тромбоцитопенія. З боку нервової системи: нечасто церебральна ішемія. З боку серця: часто – зупинка серця, фібриляція шлуночків, шлуночкова тахікардія, застійна серцева недостатність, AV-блокада, фібриляція передсердь. З боку судин: часто – кардіогенний шок, артеріальна гіпотензія, флебіт. Зупинка серця, застійна серцева недостатність, фібриляція передсердь, артеріальна гіпотензія та кардіогенний шок, які часто реєстрували у дослідженні PURSUIT, являли собою явища, пов'язані з основним захворюванням. Дані післяреєстраційних спостережень З боку крові та лімфатичної системи: дуже рідко – кровотечі з летальним результатом (в основному що зачіпають ЦНС і периферичну нервову систему – геморагічний інсульт або внутрішньочерепні кровотечі); легенева кровотеча, гостра глибока тромбоцитопенія, гематома. З боку імунної системи: дуже рідко – анафілактичні реакції. З боку шкіри та підшкірних тканин: дуже рідко – висипи, небажані явища в місці введення (наприклад, кропив'янка).Взаємодія з лікарськими засобамиІнтегрилін не викликає збільшення ризику великих та малих кровотеч при одночасному застосуванні з варфарином та дипіридамолом. У пацієнтів зі значенням протромбінового часу ≥ 14.5 сек., які отримують Інтегрилін одночасно з варфарином, не відзначалося підвищення ризику кровотеч. Є обмежені дані про використання Інтегриліну у пацієнтів, які отримують тромболітичні препарати. Немає підтверджених даних, що свідчать про те, що препарат Інтегрилін підвищує ризики великих і малих кровотеч, пов'язаних з тканинним активатором плазміногену як у пацієнтів, що піддаються ЧТКА, так і у пацієнтів з гострим інфарктом міокарда. Однак у клінічних дослідженнях препарат Інтегрилін підвищував ризик кровотеч при призначенні зі стрептокіназою у пацієнтів з гострим інфарктом міокарда. У дослідженні у 181 пацієнта з гострим інфарктом міокарда препарат Інтегрилін (доза болюсної ін'єкції досягала 180 мкг/кг, наступної інфузії – до 2 мкг/кг/хв до 72 год) призначався одночасно зі стрептокіназою (1.5 млн.). У разі максимальної швидкості інфузії (1.3 мкг/кг/хв і 2 мкг/кг/хв) застосування Інтегриліну асоціювалося зі збільшенням частоти кровотечі та потреби в трансфузіях порівняно з монотерапією стрептокіназою. У клінічному дослідженні у пацієнтів з гострим інфарктом міокарда з підйомом сегмента ST спільне застосування комбінації знижених доз тенектеплази та препарату Інтегрилії призводило до значного збільшення ризику розвитку масивних та легких кровотеч (порівняно з плацебо та застосуванням препарату Інтегрилін без тенектоплази). Препарат Інтегрилін несумісний із фуросемідом. У клінічних дослідженнях 95% пацієнтів, яким проводилося неекстронне ЧKB з інтракоронарним стентуванням, призначався клопідогрел одночасно з ацетилсаліцилової кислотою до або протягом 48 годин після ЧKB і щоденно після ЧKB Спеціальних досліджень щодо вивчення фармакокінетичної взаємодії Інтегріліну з іншими препаратами не проводилося. Однак при проведенні клінічних досліджень не було виявлено фармакокінетичної взаємодії між Інтегриліном та такими часто використовуваними у хворих на серцево-судинні захворювання препаратами, як амлодипін, атенолол, атропін, каптоприл, цефазолін, діазепам, дигоксин, дилтіазем, дифенгідрамін, ен, , лідокаїн, лізиноприл, метопролол, мідазолам, морфін, нітрати, ніфедипін, варфарин.Спосіб застосування та дозиПрепарат Інтегрилін призначений для застосування у дорослих віком 18 років та старших. Розчин для внутрішньовенного введення з концентрацією 0.75 мг/мл (для інфузій) та розчин для внутрішньовенного введення з концентрацією 2 мг/мл (для болюсного введення) повинні використовуватися спільно згідно з інструкцією. Рекомендується одночасне застосування препарату Інтергілін та гепарину, за винятком ситуацій, коли застосування гепарину протипоказане, наприклад, у разі тромбоцитопенії, пов'язаної із застосуванням гепарину, в анамнезі. Препарат Інтегрилін також призначений для одночасного застосування з ацетилсаліцилової кислоти, т.я. ацетилсаліцилова кислота є стандартним компонентом лікування пацієнтів із гострим коронарним синдромом, за винятком випадків, коли застосування ацетилсаліцилової кислоти протипоказане. Пацієнти, яким проводиться черезшкірне коронарне втручання. Рекомендована доза ептифібатиду для дорослих пацієнтів з КК≥50 мл/хв (за формулою Кокрофта-Голта): в/в болюсно у дозі 180 мкг/кг безпосередньо перед початком маніпуляції, через 10 хв після першого болюсу вводять ще 180 мкг/кг болюси. Одночасно з першим болюсом починають безперервну інфузію препарату у дозі 2.0 мкг/кг/хв. Інфузію продовжують до виписки пацієнта із стаціонару або протягом 18-24 годин після проведення ЧКВ. Мінімальна тривалість інфузії, що рекомендується, - 12 год. Пацієнти з КК≥30-<50 мл/хв, яким проводиться черезшкірне коронарне втручання (ЧКВ) Рекомендована доза ептифібатиду для дорослих пацієнтів з КК≥30-<50 мл/хв (за формулою Кокрофт-Голта): в/в болюсно в дозі 180 мкг/кг безпосередньо перед початком маніпуляції, через 10 хв після першого болюса вводять ще 180 мкг/ кг як болюса. Одночасно з першим болюсом починають безперервну інфузію препарату у дозі 1.0 мкг/кг/хв. Інфузію продовжують до виписки пацієнта зі стаціонару або протягом 18-24 годин після проведення ЧКБ. Мінімальна тривалість інфузії, що рекомендується, - 12 год. Пацієнти з гострим коронарним синдромом (пацієнти з нестабільною стенокардією або інфарктом міокарда без зубця Q) Рекомендована доза ептифібатиду для дорослих пацієнтів з КК≥50 мл/хв (за формулою Кокрофта-Голта): в/в болюсно в дозі 180 мкг/кг якомога раніше після встановлення діагнозу, потім починають безперервну інфузію в дозі 2.0 мкг/кг/ , яку продовжують до 72 год до початку операції аортокоронарного шунтування або до виписки зі стаціонару в залежності від того, що відбувається раніше. Якщо в ході лікування проводиться ЧТКА, інфузію продовжують ще протягом 20-24 год після ЧТКА, максимальна загальна тривалість введення становить 96 год. Пацієнти з гострим коронарним синдромом (пацієнти з нестабільною стенокардією або інфарктом міокарда без зубця Q) та КК≥30-<50 мл/хв. Рекомендована доза ептифібатиду для дорослих пацієнтів з КК≥30-<50 мл/хв (за формулою Кокрофта-Голта): внутрішньовенно болюсно в дозі 180 мкг/кг якомога раніше після постановки діагнозу, потім негайно починають безперервну інфузію в дозі1. /кг/хв, яку продовжують до 72 год до початку операції аортокоронарного шунтування або до виписки зі стаціонару залежно від того, що відбувається раніше. Якщо в ході лікування проводиться ЧТКА, інфузію продовжують ще протягом 20-24 год після ЧТКА, максимальна загальна тривалість введення становить 96 год. Для розрахунку КК в мл/хв використовують формулу Кокрофт-Голта з показником фактичної маси тіла: Чоловіки: (140 - вік у роках) × (фактична маса тіла в кг)/72 × (сироватковий креатинін у мг/дл) Жінки: (140 - вік у роках) × (фактична маса тіла в кг) × (0.85)/72 × (сироватковий креатинін в мг/дл) Пацієнтам з масою тіла понад 121 кг вводять не більше 22.6 мг препарату у вигляді болюсу та не більше 15 мг/год (при концентрації креатиніну нижче 2.0 мг/дл) або 7.5 мг/год (при концентрації креатиніну від 2.0 до 4.0 мг/дл) як інфузії. Екстрене або планове хірургічне втручання Якщо в ході терапії препаратом Інтегрилін пацієнту необхідна екстрена або невідкладна операція на серці, інфузію слід негайно припинити. Якщо пацієнту необхідне планове втручання, інфузію слід припинити, щоб дати час відновлення функції тромбоцитів до нормального рівня. Пацієнти, яким потрібне проведення тромболітичної терапії (наприклад, трансмуральний інфаркт міокарда з новим патологічним зубцем Q на ЕКГ) Досвід застосування цієї групи пацієнтів відсутній, застосування препарату не рекомендується. Інструкції щодо введення препарату Інтегрилін 1. Перед введенням розчин слід перевірити на наявність помутніння чи сторонніх частинок чи зміни забарвлення; розчин можна вводити лише за їх відсутності. Під час введення захисту від світла не потрібно. 2. Препарат Інтегрилін можна вводити в одній системі з альтеплазою, сульфатом атропіну, добутаміном, гепарином, лідокаїном, петидином, метопрололом, мідазоламом, морфіном, нітрогліцерином, верапамілом. Препарат Інтегрилін не можна вводити в одній системі з фуросемідом. 3. Препарат Інтегрилін можна вводити в одній системі з 0.9% розчином хлориду натрію або його сумішшю з 5% декстрозою. При використанні будь-якого з цих розчинників розчин для введення може також містити до 60 ммоль/л калію хлориду. Несумісності з матеріалами, що використовуються для виготовлення систем для внутрішньовенного введення, не відзначалося. Не рекомендовано змішувати препарат Інтегрилін із лікарськими препаратами, сумісність із якими не встановлена. 4. Для болюсного введення препарат Інтегрілін слід набрати в шприц із флакона, що містить 10 мл препарату і ввести внутрішньовенно струминно протягом 1-2 хв. 5. Відразу після болюсного введення слід розпочати внутрішньовенну краплинну інфузію препарату. За наявності насоса, що дозволяє регулювати швидкість інфузії, препарат Інтегрилін можна вводити безпосередньо з флакона, що містить 100 мл препарату, не розбавляючи. Система для введення препарату Інтегрилін з флакона, що містить 100 мл препарату, повинна мати відведення повітря; голку для приєднання системи до флакона слід вводити через центр пробки флакона. Залишок препарату у флаконі не підлягає подальшому використанню і його необхідно утилізувати.ПередозуванняІнформація про передозування препаратом Інтегрилін у людини обмежена. Симптоми: ознак серйозних небажаних явищ, пов'язаних з випадковим застосуванням великих доз при болюсному введенні, швидким інфузійним введенням, що повідомлялося як про передозування, або перевищенням кумулятивних доз, не спостерігалося. Повідомлялося про 9 пацієнтів, які в рамках клінічного дослідження PURSUIT отримали болюсну дозу та/або інфузійну дозу, що більш ніж у 2 рази перевищила зазначену в протоколі, або які були ідентифіковані дослідником як такі, що отримали передозування. При цьому не спостерігалося масивних кровотеч у жодного з пацієнтів; одному пацієнту було проведено аортокоронарне шунтування, і у нього спостерігалася лише помірна кровотеча. У жодного пацієнта не спостерігалося внутрішньочерепних кровотеч. При передозуванні препарату Інтегрилін не виключено можливості розвитку кровотеч. Лікування: у зв'язку з коротким T1/2 та швидким кліренсом, активність препарату Інтегрилін можна швидко знизити шляхом припинення інфузії. Препарат Інтегрилін може також виводитись шляхом гемодіалізу. У деяких випадках для лікування передозування може знадобитися переливання крові.Запобіжні заходи та особливі вказівкиІнтегрилін призначений для використання лише в умовах стаціонару. Кровотечі Препарат Інтегрилін є антитромботичним засобом, що пригнічує агрегацію тромбоцитів; тому всі пацієнти повинні бути ретельно обстежені для виявлення можливих кровотеч, особливо жінки, пацієнти похилого віку, а також хворі з низькою масою тіла, які мають найбільший ризик кровотеч (див. розділ "Побічна дія"). При виникненні серйозної кровотечі, яку не вдається зупинити шляхом накладення пов'язки, що давить, слід негайно припинити інфузію препарату і будь-якого супутнього гепарину. Ризик кровотечі у пацієнтів, яким проводиться ЧТКА, найбільший у місці артеріального доступу. Необхідно ретельно контролювати місця можливої кровотечі, наприклад, місце введення катетера, місце артеріопункції, венопункції або голкової пункції, місце венесекції, слід мати на увазі можливість кровотечі із ШКТ та сечостатевих шляхів, заочеревинних кровотеч. Також можливі кровотечі у ЦНС та периферичній нервовій системі. Контроль за доступом до стегнової артерії При застосуванні Інтегриліна ризик кровотечі найбільш великий у місці введення катетера в стегнову артерію під час проведення ЧТКА. Слід з обережністю проводити пункцію стегнової артерії та переконатися в тому, що пунктована лише її передня стінка. Інтродьюсер з стегнової артерії можна видалити після відновлення коагуляційної функції до норми (активований час згортання крові - менше 180 с, зазвичай через 2-6 годин після відміни гепарину). Після видалення інтродьюсера слід провести гемостаз з ретельним наглядом до виписки зі стаціонару. Тромбоцитопенія та імуногенність, пов'язані із застосуванням інгібіторів IIb/IIIa рецепторів Препарат Інтегрилін пригнічує агрегацію тромбоцитів, але не впливає на їхню життєздатність. Частота розвитку тромбоцитопенії була низькою і схожою на пацієнтів, які отримували плацебо, що спостерігалося як у ході клінічних досліджень, так і в рідкісних повідомленнях про випадки розвитку імунної тромбоцитопенії при проведенні постреєстраційних спостережень. Наявність у плазмі переносимих факторів, які можуть зв'язуватися з ептифібатидом та глікопротеїновими IIb/IIIa рецепторами означає, що може розвинутись імунна тромбоцитопенічна відповідь при вперше проведеному застосуванні інгібіторів глікопротеїнових IIb/IIIa рецепторів або у пацієнтів, які повторно отримують еп. Механізм (імунний та/або не імунний) впливу ептифібатиду на розвиток тромбоцитопенії повністю не вивчений. У зв'язку з тим, що повторна дія будь-якого інгібітору глікопротеїнових IIb/IIIa рецепторів (абциксимабу або ептифібатиду та ін.) або первинна дія інгібіторів глікопротеїнових IIb/IIIa рецепторів, може супроводжуватися тромбоцитопенічним імуно-опосередкованим контролем. що супроводжуються артеріальною гіпотензією та/або іншими симптомами гіперчутливості. При підтвердженні зменшення кількості тромбоцитів до < 100 000/мм3 або гострої глибокої тромбоцитопенії слід негайно розглянути припинення лікування будь-якими лікарськими препаратами, які можуть мати тромбоцитопенічну дію, в т.ч. ептифібатидом, гепарином та клопідогрелом. Необхідно розпочати підтримуючу терапію, а також проводити моніторинг кількості тромбоцитів для корекції лікування та встановлення етіології. Якщо тромбоцитопенія не пов'язана із застосуванням ептифібатиду, терапія може бути відновлена після нормалізації кількості тромбоцитів. Збільшення часу кровотечі Час кровотечі при застосуванні препарату Інтегрилін внутрішньовенно у вигляді болюсу та інфузії збільшується до 5 разів. Це збільшення є швидко оборотним після припинення інфузії, цей показник повертається до вихідного рівня протягом 2-6 годин. При застосуванні у вигляді монотерапії препарат Інтегрилін не має значного впливу на протромбіновий час (ПВ) та АЧТВ. Застосування гепарину Спільне застосування препарату Інтегрилін та гепарину рекомендується у всіх випадках, за відсутності протипоказань до використання гепарину, наприклад, тромбоцитопенії, асоційованої з прийомом гепарину, в анамнезі. Пацієнти з нестабільною стенокардією або інфарктом міокарда без зубця Q Для пацієнтів з масою тіла 70 кг та більше рекомендована болюсна доза становить 5000 ОД, наступна постійна інфузія 1000 ОД/год. Для пацієнтів з масою тіла менше 70 кг болюсна доза становить 60 ОД/кг, наступна інфузія 12 ОД/кг/год. Слід проводити моніторинг показника АЧТБ для підтримки значень у діапазоні 50-70 с. Коронарна ангіопластика При проведенні ЧТКА у пацієнтів необхідно контролювати ABC (активований час зсідання), його значення мають бути в межах 300-350 с. При перевищенні значення АВС крові 300 с застосування гепарину потрібно припинити і не відновлювати до зниження значення менше 300 с. Неекстренна ЧТКА з інтракоронарним стентуванням Для пацієнтів, яким не вводився гепарин протягом 6 годин перед втручанням, рекомендується початкове болюсне введення гепарину у дозі 60 ОД/кг. Цільовий показник ABC під час процедури становить 200-300 секунд. В ході процедури ЧТКА можна додатково вводити болюсно гепарин для підтримки показника ABC в цьому діапазоні. Пацієнти з печінковою недостатністю Досвід застосування ептифібатиду у пацієнтів із печінковою недостатністю вкрай обмежений (див. розділ "Протипоказання"). При печінковій недостатності препарат слід застосовувати обережно, т.к. у таких пацієнтів препарат може вплинути на згортання крові. Пацієнти з нирковою недостатністю При нирковій недостатності легкого ступеня тяжкості (КК≥50 мл/хв за формулою Кокрофт-Голта) препарат Інтегрилін може безпечно застосовуватися у стандартному дозуванні. При нирковій недостатності помірного або тяжкого ступеня (КК<50 мл/хв за формулою Кокрофт-Голта) кліренс ептифібатиду знижений приблизно на 50%, а рівноважні концентрації в плазмі збільшені приблизно в 2 рази. У пацієнтів з нирковою недостатністю помірного або тяжкого ступеня, яким проводяться звичайні інфузії у дозі 2 мкг/кг/хв, підвищений ризик кровотеч. Тому у таких пацієнтів дозу під час інфузії слід знизити до 1 мкг/кг/хв (див. розділ "Режим дозування"). Клінічних досліджень за участю пацієнтів, які перебувають на діалізі, не проводилося. Застосування у дітей Безпека та ефективність застосування препарату Інтегрилін у дітей не встановлена. Моніторування лабораторних показників Зміна лабораторних показників у процесі лікування препаратом Інтегрилін є наслідком відомих фармакологічних властивостей препарату, наприклад, інгібування агрегації тромбоцитів. Таким чином, зміни лабораторних показників, що характеризують кровотечу (наприклад, час кровотечі), часто спостерігаються і є очікуваними. При застосуванні препарату Інтегрилін та при застосуванні плацебо не спостерігалося очевидних відмінностей у таких показниках, як гемоглобін, гематокрит, кількість тромбоцитів, показники функції печінки (концентрація АСТ, АЛТ, ЛФ та концентрація білірубіну) та функції нирок (концентрація сироваткового креатиніну, азоту) . Вплив на здатність керувати транспортними засобами та механізмами Досліджень, присвячених впливу эптифибатида на здатність керувати транспортними засобами чи працювати з механізмами, не проводилося. Фармакологічні властивості эптифибатида свідчать про відсутність будь-якого негативного впливу діяльність такого роду. Оцінюючи здатність виконувати дії, що вимагають швидкого прийняття рішень, спеціальних рухових та когнітивних навичок, необхідно враховувати загальний стан пацієнта та профіль небажаних явищ ептифібатиду.Умови відпустки з аптекЗа рецептом
1 433,00 грн
1 403,00 грн
Склад, форма випуску та упаковкаАбакавіру сульфат - 702 мг, що відповідає вмісту абакавіру - 600 мг, ламівудін - 300 мг. Допоміжні речовини: целюлоза мікрокристалічна – 309 мг, карбоксиметилкрохмаль натрій (тип А) – 55 мг, магнію стеарат – 9 мг. Склад оболонки: опадрай оранжевий YS-1-13065-А (гіпромелоза 26.4 мг, титану діоксид 9.2 мг, макрогол 400 3.3 мг, полісорбат 80 (Е 433) 0.4 мг, барвник закатно-жовтий алюмінієвий 15985) 1.7 мг) 41 мг. 30 таблеток у флаконі.Фармакотерапевтична групаАбакавір і ламівудін відносяться до групи нуклеозидних інгібіторів зворотної транскриптази і є потужними селективними інгібіторами ВІЛ-1 та ВІЛ-2. Абакавір і ламівудін послідовно метаболізуються під дією внутрішньоклітинних кіназ до відповідних трифосфатів (ТФ), які виступають як активні метаболіти. Ламівудін-ТФ і карбовір-ТФ (активний трифосфат абакавіру) виступають як субстрат і є конкурентними інгібіторами зворотної транскриптази (ВІД) ВІЛ. Однак основна противірусна дія препаратів обумовлена вбудовуванням монофосфату в ланцюжок ДНК, що призводить до обриву реплікації. Трифосфати абакавіру і ламівудину мають значно меншу спорідненість до ДНК-полімераз клітин господаря. Дослідження, в ході якого 20 ВІЛ-інфікованих пацієнтів приймали абакавір (300 мг 2 рази на добу щодня і 1 раз за 24 години до взяття матеріалу для проведення аналізу), показало, що середнє геометричне термінальне внутрішньоклітинне T1/2 карбовіру-ТФ при рівноважному стані становить 20.6 год. При цьому середнє геометричне T1/2 абакавіру з плазми в даному дослідженні склало 2.6 год. на 27 ВІЛ-інфікованих пацієнтів. Внутрішньоклітинний вміст карбовір-трифосфату в мононуклеарах периферичної крові був вищим при прийомі абакавіру в дозі 600 мг 1 раз на добу в порівнянні з прийомом абакавіру 300 мг 2 рази на добу (збільшення площі під кривою "концентрація-час" у рівноважному стані за 24 год (AUC24,ss) на 32% максимальної добової концентрації в стані рівноваги (Cmax 24,ss)- на 99%). У пацієнтів, які приймали ламівудін 300 мг 1 раз/сут щоденно, термінальний внутрішньоклітинний T1/2 ламівудину-ТФ збільшився з 16 до 19 год, а T1/2 ламівудину з плазми збільшився з 5 до 7 год. ламівудину 150 мг 2 рази на добу протягом 7 днів, проведене на 60 здорових добровольцях, показало, що значення AUC 24, ss і Cmax 24, ss для внутрішньоклітинної концентрації ламівудін-ТФ в мононуклеарах периферичної крові були однакові, проте мінімальні значення при прийомі 300 мг 1 раз на добу були нижчими, ніж при прийомі ламівудину 150 мг 2 рази на добу.у рівноважному стані за 24 год (AUC24,ss) на 32% максимальної добової концентрації у стані рівноваги (Cmax 24,ss)-на 99%). У пацієнтів, які приймали ламівудін 300 мг 1 раз на добу щодня, термінальний внутрішньоклітинний T1/2 ламівудину-ТФ збільшився з 16 до 19 год, а T1/2 ламівудину з плазми збільшився з 5 до 7 год. Дослідження показників 300 мг 1 раз на добу протягом 7 днів у порівнянні з прийомом ламівудину 150 мг 2 рази на добу протягом 7 днів, проведене на 60 здорових добровольцях, показало, що значення AUC 24, ss і Cmax 24, ss для внутрішньоклітинної концентрації ламівудін- ТФ у мононуклеарах периферичної крові були однакові, проте мінімальні значення при прийомі ламівудину 300 мг 1 раз на добу були нижчими, ніж при прийомі ламівудину 150 мг 2 рази на добу.у рівноважному стані за 24 год (AUC24,ss) на 32% максимальної добової концентрації у стані рівноваги (Cmax 24,ss)-на 99%). У пацієнтів, які приймали ламівудін 300 мг 1 раз на добу щодня, термінальний внутрішньоклітинний T1/2 ламівудину-ТФ збільшився з 16 до 19 год, а T1/2 ламівудину з плазми збільшився з 5 до 7 год. Дослідження показників 300 мг 1 раз на добу протягом 7 днів у порівнянні з прийомом ламівудину 150 мг 2 рази на добу протягом 7 днів, проведене на 60 здорових добровольцях, показало, що значення AUC 24, ss і Cmax 24, ss для внутрішньоклітинної концентрації ламівудін- ТФ у мононуклеарах периферичної крові були однакові, проте мінімальні значення при прийомі ламівудину 300 мг 1 раз на добу були нижчими, ніж при прийомі ламівудину 150 мг 2 рази на добу.ss) на 32% максимальної добової концентрації у стані рівноваги (Cmax 24,ss) - на 99%). У пацієнтів, які приймали ламівудін 300 мг 1 раз на добу щодня, термінальний внутрішньоклітинний T1/2 ламівудину-ТФ збільшився з 16 до 19 год, а T1/2 ламівудину з плазми збільшився з 5 до 7 год. Дослідження показників 300 мг 1 раз на добу протягом 7 днів у порівнянні з прийомом ламівудину 150 мг 2 рази на добу протягом 7 днів, проведене на 60 здорових добровольцях, показало, що значення AUC 24, ss і Cmax 24, ss для внутрішньоклітинної концентрації ламівудін- ТФ у мононуклеарах периферичної крові були однакові, проте мінімальні значення при прийомі ламівудину 300 мг 1 раз на добу були нижчими, ніж при прийомі ламівудину 150 мг 2 рази на добу.ss) на 32% максимальної добової концентрації у стані рівноваги (Cmax 24,ss) - на 99%). У пацієнтів, які приймали ламівудін 300 мг 1 раз на добу щодня, термінальний внутрішньоклітинний T1/2 ламівудину-ТФ збільшився з 16 до 19 год, а T1/2 ламівудину з плазми збільшився з 5 до 7 год. Дослідження показників 300 мг 1 раз на добу протягом 7 днів у порівнянні з прийомом ламівудину 150 мг 2 рази на добу протягом 7 днів, проведене на 60 здорових добровольцях, показало, що значення AUC 24, ss і Cmax 24, ss для внутрішньоклітинної концентрації ламівудін- ТФ у мононуклеарах периферичної крові були однакові, проте мінімальні значення при прийомі ламівудину 300 мг 1 раз на добу були нижчими, ніж при прийомі ламівудину 150 мг 2 рази на добу.приймали ламівудін 300 мг 1 раз/сут щодня, термінальний внутрішньоклітинний T1/2 ламівудину-ТФ збільшився з 16 до 19 год, а T1/2 ламівудину з плазми збільшився з 5 до 7 год. Дослідження показників фармакокінетики раз/сут протягом 7 днів порівняно з прийомом ламівудину 150 мг 2 рази/сут протягом 7 днів, проведене на 60 здорових добровольцях, показало, що значення AUC 24, ss і Cmax 24, ss для внутрішньоклітинної концентрації ламівудін-ТФ в мононуклеарах периферичної крові були однакові, проте мінімальні значення при прийомі ламівудину 300 мг 1 раз на добу були нижчими, ніж при прийомі ламівудину 150 мг 2 рази на добу.приймали ламівудін 300 мг 1 раз/сут щодня, термінальний внутрішньоклітинний T1/2 ламівудину-ТФ збільшився з 16 до 19 год, а T1/2 ламівудину з плазми збільшився з 5 до 7 год. Дослідження показників фармакокінетики раз/сут протягом 7 днів порівняно з прийомом ламівудину 150 мг 2 рази/сут протягом 7 днів, проведене на 60 здорових добровольцях, показало, що значення AUC 24, ss і Cmax 24, ss для внутрішньоклітинної концентрації ламівудін-ТФ в мононуклеарах периферичної крові були однакові, проте мінімальні значення при прийомі ламівудину 300 мг 1 раз на добу були нижчими, ніж при прийомі ламівудину 150 мг 2 рази на добу.Дослідження показників фармакокінетики ламівудину, що приймається в дозі 300 мг 1 раз на добу протягом 7 днів у порівнянні з прийомом ламівудину 150 мг 2 рази на добу протягом 7 днів, проведене на 60 здорових добровольцях, показало, що значення AUC 24, ss та Cmax 24, ss для внутрішньоклітинної концентрації ламівудін-ТФ в мононуклеарах периферичної крові були однакові, проте мінімальні значення при прийомі ламівудину 300 мг 1 раз на добу були нижчими, ніж при прийомі ламівудину 150 мг 2 рази на добу.Дослідження показників фармакокінетики ламівудину, що приймається в дозі 300 мг 1 раз на добу протягом 7 днів у порівнянні з прийомом ламівудину 150 мг 2 рази на добу протягом 7 днів, проведене на 60 здорових добровольцях, показало, що значення AUC 24, ss та Cmax 24, ss для внутрішньоклітинної концентрації ламівудін-ТФ в мононуклеарах периферичної крові були однакові, проте мінімальні значення при прийомі ламівудину 300 мг 1 раз на добу були нижчими, ніж при прийомі ламівудину 150 мг 2 рази на добу.однак мінімальні значення при прийомі ламівудину 300 мг 1 раз на добу були нижчими, ніж при прийомі ламівудину 150 мг 2 рази на добу.однак мінімальні значення при прийомі ламівудину 300 мг 1 раз на добу були нижчими, ніж при прийомі ламівудину 150 мг 2 рази на добу. Варіабельність концентрації метаболітів ламівудину всередині клітини вища, ніж у плазмі. Ці результати підтверджуються даними, отриманими при прийомі 300 мг ламівудину та 600 мг абакавіру 1 раз на добу щодня (ефективність та безпека даної комбінації при прийомі препаратів 1 раз на добу щодня була також підтверджена і під час опорного клінічного дослідження CNA 30021). Ламівудин діє синергічно із зидовудином, ефективно пригнічуючи реплікацію ВІЛ у культурі клітин. В умовах in vitro абакавір діє синергічно в комбінації з ампренавіром, невірапіном та зидовудином та адитивно з диданозином, зальцитабіном, ставудином та ламівудином. Резистентність ВІЛ-1 до ламівудину обумовлена мутацією в кодоні M184V, розташованому близько до активного центру вірусної ВІД. Ця мутація спостерігається як в умовах in vitro, так і у ВІЛ-1-інфікованих пацієнтів, яким проводилася комбінована терапія, що включає ламівудін. При мутації в кодоні M184V значно знижується чутливість до ламівудину та суттєво зменшується здатність вірусу до реплікації за даними досліджень in vitro. Також у дослідженнях in vitro встановлено, що резистентні до зидовудину ізоляти вірусу можуть ставати сприйнятливими до дії препарату, якщо резистентність до ламівудину у цих ізолятів розвинеться згодом. Однак клінічне значення подібних змін досі остаточно не визначено. Абакавір-резистентні ізоляти ВІЛ-1 були отримані в умовах in vitro. Ці ізоляти характеризуються певними генотипними змінами в кодонах ВІД (кодони M184V, K65R, L74V та Y115F). Стійкість ВІЛ до абакавіру in vitro та in vivo формується повільно. Для клінічно значущого збільшення інгібуючої концентрації щодо 50% штамів IC 50 (підвищення IC 50 (інгібуюча концентрація у 50 % випадків) у 8 разів щодо “дикого” штаму вірусу) потрібні множинні мутації вірусного геному. Резистентні до абакавіру ізоляти також можуть мати знижену чутливість до ламівудину, зальцитабіну, тенофовіру, емтрицитабіну та/або диданозину, проте зберігають чутливість до зидовудину та ставудину. Розвиток перехресної резистентності між абакавіром та ламівудином та антиретровірусними препаратами інших класів (наприклад: інгібіторами протеази [ІП] та ненуклеозидними інгібіторами зворотної транскриптази [ННІОТ]) є малоймовірним. Ізоляти ВІЛ зі зниженою чутливістю до абакавіру були виділені у хворих з неконтрольованою реплікацією вірусу, у яких попереднє лікування іншими нуклеозидними інгібіторами зворотної транскриптази було неефективним. Клінічні ізоляти вірусу, що мають три або більше мутації, пов'язані з резистентністю до нуклеозидних інгібіторів зворотної транскриптази (НДПТ), швидше за все, також стійкі до абакавіру. Перехресна резистентність, обумовлена М184V мутацією ВІД, обмежена класом нуклеозидних інгібіторів ВІД. Зідовудін, ставудин, абакавір і тенофовір зберігають свою антиретровірусну активність щодо ламівудін-резистентних ізолятів ВІЛ-1, що несуть тільки M184V мутацію.Показання до застосуванняІнфекція, викликана вірусом імунодефіциту людини (ВІЛ), у складі комбінованої антиретровірусної терапії дорослих та підлітків віком від 12 років.Протипоказання до застосуванняПідвищена чутливість до абакавіру або ламівудину, або інших компонентів препарату. Порушення функції печінки помірного та тяжкого ступеня. Вік менше 12 років (відсутність можливості корекції дози).Вагітність та лактаціяБезпека застосування препарату Ківекса у вагітних жінок не встановлена. Були отримані дані в репродуктивних дослідженнях ламівудину та абакавіру на тваринах. У зв'язку з цим, питання призначення препарату під час вагітності має розглядатися тільки в тому випадку, якщо користь для матері перевищує можливий ризик для плода. Препарат слід застосовувати відповідно до поточних рекомендацій щодо використання антиретровірусної терапії у вагітних жінок з метою профілактики вертикальної передачі ВІЛ. Оскільки ВІЛ проникає у грудне молоко, жінкам не рекомендується годувати дитину груддю, щоб уникнути передачі вірусу дитині через грудне молоко. Ламівудин виділяється з молоком у концентрації, близькій до концентрації у сироватці крові. Очікується, що абакавір також виділятиметься з молоком, хоча це не підтверджено. Протипоказане застосування препарату дітям віком до 12 років.Побічна діяОскільки Ківекса є комбінованим препаратом, то можливий прояв побічних ефектів, характерних для абакавіру та ламівудину. Для багатьох перелічених нижче побічних ефектів залишається незрозумілим, чи пов'язана їхня поява з дією активних речовин даного препарату, одночасним використанням інших лікарських препаратів (що застосовуються для лікування ВІЛ), чи є проявом основного захворювання. Гіперчутливість до абакавіру. У клінічних дослідженнях, проведених до початку скринінгу на наявність алелю HLA-B*5701, приблизно у 5% пацієнтів, які приймали абакавір, розвивалася реакція гіперчутливості, яка в окремих випадках призводила до летального результату. Ця реакція характеризується виникненням симптомів, що свідчать про поліорганне ураження. Майже у всіх пацієнтів, у яких виникають реакції гіперчутливості, спостерігається підвищення температури тіла та/або поява висипки (зазвичай плямисто-папульозної або уртикарної), однак, відмічені випадки виникнення реакції гіперчутливості, що не супроводжувалася появою висипу та підвищенням температури тіла. Симптоми реакції гіперчутливості можуть виникати у будь-який час під час лікування абакавіром, проте зазвичай вони з'являються протягом перших шести тижнів з початку прийому препарату (середній показник становить 11 днів). Ознаки та симптоми реакції гіперчутливості перераховані нижче. Ознаки та симптоми, відзначені не менше ніж у 10% пацієнтів із реакцією гіперчутливості, виділені жирним шрифтом. З боку шкіри: висипання (зазвичай макуло-папульозна або уртикарна). З боку шлунково-кишкового тракту: нудота, блювання, діарея, біль у животі, виразки в порожнині рота. З боку дихальної системи: задишка, кашель, біль у горлі, респіраторний дистрес-синдром, дихальна недостатність. З боку нервової системи: біль голови, парестезії. З боку системи крові: лімфопенія. З боку гепатобіліарної системи: підвищення показників функціональних спроб печінки, печінкова недостатність. З боку кістково-м'язової системи: міалгія, рідко – міоліз, артралгія, підвищення рівня КФК. З боку сечовидільної системи: підвищення рівня креатиніну, ниркова недостатність. Інші: підвищення температури, відчуття втоми, нездужання, набряк, лімфаденопатія, зниження артеріального тиску, кон'юнктивіт, анафілаксія. Пацієнти з реакцією гіперчутливості спочатку можуть прийняти її за захворювання органів дихання (пневмонію, бронхіт, фарингіт, респіраторну вірусну інфекцію), гастроентерит або за небажані реакції, пов'язані з прийомом інших препаратів. Продовження прийому препарату Ківекса при розвитку реакції гіперчутливості так само, як відновлення його прийому після стихання симптомів, може призвести до важких наслідків, аж до смертельного результату. Тому при появі будь-яких із перелічених симптомів необхідне ретельне обстеження пацієнта для виключення реакції гіперчутливості. Якщо виключити реакцію гіперчутливості не можна, то повторне призначення препарату Ківекса або інших препаратів, що містять абакавір, (таких як Зіаген, Тризивір), суворо протипоказано. Якщо при розвитку реакції гіперчутливості пацієнти продовжують приймати препарат Ківекса, то клінічні прояви стають більш вираженими, а при відміні препарату Ківекса вони зазвичай піддаються зворотному розвитку. Відновлення прийому Ківекса пацієнтами з реакцією гіперчутливості в анамнезі призводить до розвитку повторної реакції протягом декількох годин. Повторна реакція гіперчутливості може протікати важче, ніж перша, і виявлятися загрозливому життю артеріальною гіпотонією, аж до летального результату. При розвитку реакції гіперчутливості пацієнт, незалежно від носія алелю HLA-B*5701, повинен назавжди відмовитися від застосування препарату Ківекса та інших препаратів, що містять абакавір (таких як Зіаген, Тризивір). Іноді реакція гіперчутливості розвивається при відновленні терапії препаратом після його відміни, спричиненої появою всього одного з основних симптомів цієї реакції (висипання, лихоманка, нездужання, стомлюваність, порушення з боку шлунково-кишкового тракту або дихальної системи). У поодиноких випадках ця реакція виникає при відновленні прийому Ківексу пацієнтами, у яких до відміни препарату не відзначалося жодних симптомів гіперчутливості. Побічні ефекти абакавіру або ламівудину представлені нижче в таблицях і згруповані за системами організму та абсолютною частотою. Побічні ефекти діляться на: дуже поширені (> 1/10), поширені (> 1/100, < 1/10), непоширені (> 1/1,000, < 1/100), рідкісні (> 1/10,000, < 1 1000) та дуже рідкісні (< 1/10,000). Багато з представлених побічних ефектів (нудота, блювання, діарея, підвищення температури, апатія, висип) часто виникають у пацієнтів з гіперчутливістю до абакавіру. Тому пацієнтів із будь-яким із цих симптомів слід ретельно обстежити з метою виключення реакції гіперчутливості. Якщо прийом препарату Ківекса був припинений у зв'язку з виникненням одного з цих симптомів, і потім було прийнято рішення про відновлення прийому абакавіру, його слід починати тільки під безпосереднім наглядом лікаря.Взаємодія з лікарськими засобамиСпектр взаємодій препарату Ківекса обумовлений характером взаємодій абакавіру та ламівудину, серед яких, на сьогоднішній день, не виявлено клінічно значущих. Абакавір і ламівудін незначно метаболізуються ферментами системи цитохрому P450 (наприклад: CYP3А4, CYP2С9 або CYP2D6) і не надають інгібуючої або індукуючої дії на цю ферментну систему. Тому ймовірність взаємодії препарату з антиретровірусними інгібіторами ненуклеозидними протеаз та іншими лікарськими засобами, метаболізм яких відбувається за участю основних ферментів системи цитохрому Р450, мала. Імовірність метаболічних взаємодій з ламівудином низька, оскільки він мало метаболізується, погано зв'язується з білками плазми та виводиться майже виключно нирками. Ламівудин виводиться головним чином за допомогою активної органічної катіонної секреції. Слід враховувати можливість взаємодії з іншими лікарськими засобами, особливо у випадках, коли нирки є основним шляхом виведення препаратів. Лікарські взаємодії, зумовлені наявністю абакавіру. Етанол: метаболізм абакавіру порушується при одночасному прийомі з етанолом, що призводить до збільшення АУС абакавіру приблизно на 41%. З огляду на профіль безпеки абакавіра ці дані не розцінюються як клінічно значущі. Абакавір не впливає на метаболізм етанолу. Метадон: у дослідженні фармакокінетики препаратів при одночасному прийомі абакавіру (у дозі 600 мг 2 рази на добу) та метадону відзначалося зменшення Сmaxабакавіру на 35% та зменшення часу досягнення Сmax на 1 год, проте AUC залишилася незмінною. Зміни фармакокінетики абакавіра були визнані клінічно значущими. У цьому дослідженні абакавір підвищував середній загальний кліренс метадону на 22%. Ця зміна не була визнана клінічно значущою у більшості пацієнтів, однак іноді може виникати потреба у корекції дози метадону. Лікарські взаємодії, зумовлені наявністю ламівудину. Триметоприм: прийом триметоприму/сульфаметаксозолу 160 мг/800 мг (ко-тримоксазол) спричиняє підвищення експозиції ламівудину на 40%, що обумовлено наявністю триметоприму. Однак, за винятком пацієнтів з нирковою недостатністю, корекція дози ламівудину не потрібна. Ламівудин не впливає на фармакокінетику триметоприму та сульфаметаксозолу. Спільне застосування ламівудину з вищими дозами ко-тримоксазолу, що використовується для лікування пневмонії (викликаної Pneumocystis carinii) та токсоплазмозу, не вивчено. Зал'цитабін: ламівудин може пригнічувати внутрішньоклітинне фосфорилювання зальцитабіну при одночасному прийомі цих препаратів. У зв'язку з цим не рекомендується приймати препарат Ківекса у поєднанні із зальцитабіном.Спосіб застосування та дозиДорослим та дітям 12 років та старше препарат призначають по 1 таб. 1 раз на добу щодня.ПередозуванняСимптоми: симптоми гострого передозування абакавіру та ламівудину відповідають симптомам побічних ефектів препарату. Лікування: у разі передозування пацієнт повинен перебувати під наглядом лікаря (з метою виявлення ознак токсичної дії препарату). При необхідності проводять стандартну підтримуючу терапію. У зв'язку з тим, що ламівудін може бути виведений з організму шляхом діалізу, лікування передозування має включати безперервний гемодіаліз (хоча досліджень з вивчення можливостей гемодіалізу при передозуванні препарату не проводилося). В даний час не відомо, чи сприяють перитонеальний діаліз та гемодіаліз виведенню з організму абакавіру.Запобіжні заходи та особливі вказівкиЗа даними клінічних досліджень, проведених до початку скринінгу на наявність алелю HLA-B*5701, приблизно у 5% пацієнтів, які приймають абакавір, розвивається гіперчутливість до препарату, у поодиноких випадках з летальним результатом. У клінічних дослідженнях було показано, що носій алеля HLA-B*5701 значно збільшує ризик розвитку реакції гіперчутливості до абакавіру. У проспективному клінічному дослідженні CNA106030 (PREDICT-1) пацієнтам з наявністю алелю HLA-B*5701 препарати абакавіру не призначалися, що дозволило суттєво знизити частоту виникнення клінічно підозрюваних реакцій гіперчутливості з 7.8% (66 пацієнтів з 847 до 3). 803) (p. Клініцистам рекомендується проводити скринінг на носій алеля HLA-B*5701 у ВІЛ-інфікованих пацієнтів, яким раніше не призначалися препарати, що містять абакавір. Скринінг на носій алеля HLA-B*5701 рекомендується проводити перед повторним призначенням препарату, що містить абакавір, у пацієнтів з невідомим HLA-B*5701-статусом, який раніше добре переносив терапію препаратом, що містить абакавір. Використання препаратів абакавіру не рекомендується у таких пацієнтів і має розглядатися лише у виняткових випадках при ретельному медичному спостереженні, коли потенційна користь перевищує ризик застосування препарату. Клінічний діагноз підозрюваної реакції гіперчутливості повинен залишатися основою для прийняття рішення про використання препаратів, що містять абакавір, у всіх пацієнтів. Навіть у разі відсутності алелю HLA-B*5701 абакавір необхідно скасовувати і не відновлювати його прийом у всіх випадках, коли реакцію гіперчутливості не можна виключити, керуючись клінічними даними, через потенційний ризик розвитку серйозних небажаних ефектів або навіть летального результату. За наявності у ВІЛ-інфікованих пацієнтів з тяжким імунодефіцитом безсимптомних або малосимптомних опортуністичних інфекцій на момент початку антиретровірусної терапії (АРТ), проведення такої терапії може призвести до посилення симптоматики опортуністичних інфекцій або інших тяжких наслідків. Зазвичай, ці реакції виникають протягом перших тижнів або місяців після початку АРТ. Типовими прикладами є цитомегаловірусний ретиніт, генералізована або осередкова інфекція, спричинена мікобактеріями, та пневмонія, спричинена Pneumocystis jiroveci (P. carinii). Поява будь-яких симптомів запалення вимагає негайного обстеження та, при необхідності, лікування. В результаті проспективного, спостережливого, епідеміологічного дослідження з метою вивчення частоти виникнення інфаркту міокарда у пацієнтів, які отримують комбіновану антиретровірусну терапію, виявився зв'язок попереднього прийому абакавіру з підвищеним ризиком розвитку інфаркту міокарда протягом 6 місяців. За даними узагальненого аналізу клінічних досліджень, які спонсорували компанія ГлаксоСмітКляйн, не спостерігалося підвищення ризику інфаркту міокарда, пов'язаного з прийомом абакавіру. Біологічні механізми, що пояснюють потенційно підвищений ризик, невідомі. Загалом, доступні дані, отримані зі спостереження когорт та контрольованих клінічних досліджень, не дозволяють однозначно визначити зв'язок терапії абакавіром та ризиком інфаркту міокарда. Проте з обережністю слід призначати антиретровірусну терапію, включаючи препарати, що містять абакавір, пацієнтам з можливим ризиком виникнення ІХС. Необхідно вжити всіх заходів для мінімалізації факторів ризику (таких як артеріальна гіпертонія, дисліпідемія, цукровий діабет та куріння). Спеціальних досліджень впливу ламівудину на здатність концентрації уваги при керуванні автотранспортом/механізмами не проводилося. Малоймовірно, що препарат негативно впливатиме на здатність виконувати завдання, що вимагають концентрації уваги, моторних чи когнітивних навичок. Проте, оцінюючи здатність пацієнта концентрувати увагу, слід враховувати його загальний стан, а також характер побічних ефектів, які можуть з'явитися на тлі прийому препарату Ківекса.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. Активна речовина: клотрімазол 100 мг. Допоміжні речовини: лактози моногідрат – 1122.2 мг, крохмаль картопляний – 180 мг, адипінова кислота – 140 мг, натрію гідрокарбонат – 110 мг, магнію стеарат – 31.3 мг, кремнію діоксид колоїдний – 12.3 мг, 2. 6 шт. - блістери (1) - пачки картонні.Опис лікарської формиТаблетки вагінальні білого кольору, довгасті, двоопуклі, з гладкою поверхнею, закруглені з одного кінця і плоскі з іншого.Фармакотерапевтична групаКлотримазол пригнічує ріст і поділ мікроорганізмів і, залежно від концентрації, може чинити фунгістатичну або фунгіцидну дію. Механізм дії клотримазолу пов'язаний із зміною проникності клітинних мембран за рахунок впливу на синтез ергостеролу та зв'язування з фосфоліпідами клітинної стінки грибів. Клотримазол пригнічує синтез білків, жирів, ДНК, полісахаридів, ушкоджує нуклеїнові кислоти у клітинах грибів та прискорює виведення калію. Також він може пригнічувати активність оксидантних та пероксидантних ферментів та біосинтез тригліцеридів та фосфоліпідів у клітинах грибів. У більш високих концентраціях клотримазол викликає ушкодження клітинних мембран механізмами, які залежать від синтезу стеролів. Клотримазол запобігає перетворенню бластоспору Candida albicans на інвазивні форми міцелію.Зміна активності клітинної мембрани призводить до загибелі клітин, і це залежить від контакту препарату з мікробами. Клотримазол характеризується широким спектром протигрибкової та антибактеріальної активності. Він активний у відношенні: дерматофіти (Epidermophyton floccosum, Microsporum canis, Trichophyton mentagrophytes, Trichophyton rubrum), дріжджі (Candida spp., Cryptococcus neoformans), диморфні гриби (Coccidioides immitis, Histoplasmacіsіdosіcіdosіcіsіdosіcіsіdosіcіsіdosіcіsіdosіcіsіdosіcіsіdosіcіsіodo Також клотримазол активний щодо деяких грампозитивних бактерій. In vitro клотримазол характеризується широким спектром фунгістатичної та фунгіцидної активності. Він впливає на міцелій дерматофітів (Trichophyton, Microsporum, Epidermophyton) аналогічно гризеофульвіну, його дія на дріжджоподібні гриби (Candida), що ниркуються, аналогічна дії полієнів (амфотерицину В і ністатину). У концентраціях менше 1 мкг/мл клотримазол пригнічує розвиток більшості штамів хвороботворних грибів, що належать до Trichophyton rubrum, Trichophyton mentagrophytes, Epidermophyton floccosum, Microsporum canis. У концентрації 3 мкг/мл клотрімазол пригнічує розвиток більшості інших бактерій: Pityrosporum orbiculare, Aspergillus fumigatus, роду Candida, в т.ч. Candida albicans, деяких штамів Staphylococcus aureus, Streptococcus pyogenes, а також деяких штамів Proteus vulgaris та Salmonella. Клотримазол активний щодо Sporothrix, Cryptococcus, Cephalosporium, Fusarium. У концентраціях понад 100 мкг/мл він ефективний щодо Trichomonas vaginalis. Гриби, стійкі до клотримазолу, зустрічаються дуже рідко; є дані лише з окремих штамів Candida guilliermondii. Не повідомлялося про розвиток стійкості у чутливих до клотримазолу грибів після пасажу Candida albicans та Trichophyton mentagrophytes. Не описано випадків розвитку стійкості до клотримазолу у штамів Candida albicans, які стійкі до полієнових антибіотиків внаслідок хімічної мутації.ФармакокінетикаВсмоктування та розподіл Фармакокінетичні дослідження клотримазолу при інтравагінальному застосуванні показали, що абсорбція становить 3-10% введеної дози. У печінці клотримазол метаболізується до фармакологічно неактивних метаболітів, у зв'язку з цим його концентрація в плазмі крові при інтравагінальному введенні в дозі 500 мг становить менше 10 нг/мл, підтверджуючи той факт, що клотримазол при інтравагінальному введенні. . Метаболізм Клотримазол в основному метаболізується в печінці до метаболітів, що виводяться через нирки та кишечник.Клінічна фармакологіяПрепарат із протигрибковою дією для місцевого застосування у гінекології.Показання до застосуванняВагініт, спричинений грибами роду Candida; інфекції статевих органів, спричинені грибами роду Candida, зокрема. інфекції, спричинені штамами, стійкими до ністатину; суперінфекції статевих органів, спричинені іншими збудниками, чутливими до клотримазолу; санація пологових шляхів перед пологами.Протипоказання до застосуванняПідвищена чутливість до клотримазолу або до інших компонентів препарату; вік до 12 років; період менструації. З обережністю При першому випадку кандидозного вагініту необхідно проконсультуватися з лікарем. При виявленні будь-якого з наведених нижче факторів перед призначенням вагінальних таблеток Клотримазол слід проконсультуватися з лікарем: більше двох епізодів кандидозного вагініту в попередні 6 місяців; наявність в анамнезі захворювань, що передаються статевим шляхом, або контакт із партнером, що має захворювання, що передається статевим шляхом; доведена або передбачувана вагітність; вік старше 60 років; наявність в анамнезі гіперчутливості до імідазолу або інших протигрибкових препаратів для вагінального застосування.Вагітність та лактаціяВикористовувати клотримазол при вагітності допускається лише у випадку, якщо ймовірна користь для матері перевищує потенційний ризик для плода. У проведених епідеміологічних дослідженнях, що включали ретроспективний аналіз, при застосуванні клотримазолу під час вагітності (навіть у І триместрі) не було виявлено жодного небажаного впливу на організм вагітної, а також уроджених дефектів та небажаних ефектів у плода. Застосування клотримазолу у жінок у період грудного вигодовування допускається лише у випадку, якщо передбачувана користь матері перевищує потенційний ризик для дитини. Фертильність Даних немає.Побічна діяНебажані явища, представлені нижче, перераховані відповідно до ураження органів і систем органів та частоти народження. Частота народження визначається наступним чином: дуже часто (≥1/10), часто (≥1/100 та < 1/10), нечасто (≥1/1000 та < 1/100), рідко (≥1/10 000 та < 1/1 000), дуже рідко (< 1/10 000, включаючи окремі випадки), невідомо (частота не може бути оцінена за наявними на даний момент даними). Категорії частоти було сформовано виходячи з постреєстраційного спостереження. З боку імунної системи: невідомо – алергічні реакції (кропив'янка, непритомність, артеріальна гіпотензія, задишка). З боку шлунково-кишкового тракту: невідомо – біль у животі. З боку статевих органів та молочної залози: невідомо - дискомфорт в області вульви та піхви, гіперемія та набряк слизової оболонки піхви, виділення з піхви, печіння, лущення, роздратування, свербіж, біль у ділянці малого тазу, відчуття печіння у статевому члені у статевого партнера , біль під час статевого акту, висипання. З появою цих симптомів терапію клотримазолом необхідно припинити. З боку нервової системи: невідомо – головний біль. З боку нирок та сечовивідних шляхів: невідомо – прискорене сечовипускання, інтеркурентний цистит.Взаємодія з лікарськими засобамиДані лабораторних досліджень свідчать про те, що використання контрацептивів, що містять латекс, може спричинити їх пошкодження при сумісному застосуванні з препаратом Клотримазол. Отже ефективність таких контрацептивів може знижуватися. Пацієнтам слід рекомендувати застосування альтернативних методів контрацепції протягом принаймні п'яти днів після застосування препарату Клотримазол. Супутнє застосування клотримазолу вагінально та такролімусу (FK-506; імунодепресант) перорально може призводити до підвищення концентрації такролімусу у плазмі. Слід ретельно спостерігати за пацієнтками щодо симптомів передозування такролімусу з вимірюванням концентрації препарату у разі потреби. Амфотерицин, ністатин, натаміцин знижують ефективність клотримазолу при одночасному їх застосуванні.Спосіб застосування та дозиДля інтравагінального застосування. Призначають по 1 таб. 2 рази на добу протягом 3 днів або по 1 таб. 1 раз на добу протягом 6-7 днів, бажано перед сном. За відсутності ефекту протягом трьох днів слід підтвердити діагноз. Якщо симптоми зберігаються більше 7 днів, необхідно спостереження лікаря. Лікування може бути повторене при необхідності, проте рецидивні інфекції можуть свідчити про патологію, що лежить в основі, включаючи цукровий діабет або ВІЛ-інфекцію. Якщо симптоми виникають повторно протягом двох місяців, пацієнт повинен проконсультуватися з лікарем. У разі одночасного інфікування вульви та прилеглих ділянок потрібне зовнішнє лікування з використанням крему. Для повного розчинення вагінальних пігулок потрібна нормальна вологість слизової оболонки піхви. У жінок із сухістю слизової оболонки піхви нерозчинені частини таблетки можуть виділятися назовні. Для запобігання цьому необхідно вводити таблетку якомога глибше у піхву перед сном. Лікування під час менструації не рекомендується через ризик вимивання таблетки, його необхідно завершити до менструації. Для санації пологових шляхів одноразово 1 таблетка безпосередньо перед пологами. Для дітей старше 12 років спосіб застосування такий самий, як і у дорослих. Препарат Клотримазол таблетки вагінальні не рекомендується застосовувати дітям віком до 12 років. Повторний курс терапії можливий відповідно до медичних показань.ПередозуванняСимптоми: запаморочення, нудота, блювання. Лікування: при випадковому прийомі внутрішньо слід проводити симптоматичне лікування.Запобіжні заходи та особливі вказівкиУникати попадання в очі та ковтання. Рекомендується проводити одночасне лікування всіх уражених ділянок тіла. Вагінальні таблетки Клотримазол не слід використовувати за наявності будь-яких із наведених нижче симптомів, якщо тільки інше не буде рекомендовано лікарем: у нерегулярні кровотечі із піхви; патологічна піхвова кровотеча, маткові геморагії або кров'яниста, що відділяється з піхви; виразки, міхури або відкриті рани вульви чи піхви; біль у нижніх відділах живота чи дизурія; будь-які небажані явища, наприклад, почервоніння, роздратування, набряклість, пов'язані з лікуванням; лихоманка (температура 38°С або вище) або озноб; нудота чи блювання; діарея; що відділяється з піхви з неприємним запахом; біль у спині; біль у плечі. Для запобігання реінфекції потрібне одночасне лікування статевих партнерів. Вплив на здатність до керування автотранспортом та управління механізмами Чи не вивчалося.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаКрем - 100 г: Активна речовина: клотримазол 1 г Допоміжні речовини: бензиловий спирт – 1 г, цетостеариловий спирт – 11.5 г, октилдодеканол – 10 г, полісорбат 60 – 1.5 г, сорбітан стеарат – 2 г, спермацет синтетичний – 3 г, вода – 71 г. 20 г – туби алюмінієві (1) – пачки картонні.Опис лікарської формиКрем для зовнішнього застосування 1% як однорідної маси білого кольору.Фармакотерапевтична групаКлотримазол пригнічує ріст і розподіл мікроорганізмів і, залежно від концентрації, може чинити фунгістатичну (що затримує та зупиняє ріст клітин грибів) або фунгіцидну (що призводить до загибелі грибів) дію. Клотримазол пригнічує синтез ергостеролу та зв'язується з фосфоліпідами клітинної мембрани гриба, що призводить до зміни проникності мембран клітин. У більш високих концентраціях клотримазол спричиняє пошкодження клітинних мембран за механізмами, що не залежать від синтезу стеролів. Клотримазол також порушує процеси життєдіяльності в клітині гриба, пригнічуючи утворення компонентів, необхідних для побудови життєво важливих клітинних структур (білків, жирів, ДНК, полісахаридів), ушкоджує нуклеїнові кислоти та збільшує виведення калію. Зрештою, вплив клотримазолу на грибкові клітини призводить до їх загибелі. Клотримазол характеризується широким спектром протигрибкової та антибактеріальної активності: дерматофіти (Epidermophyton floccosum, Microsporum canis, Trichophyton mentagrophytes, Trichophyton rubrum), дріжджі (Candida spp., Cryptococcus neoformans), диморф vaginalis). Також він активний щодо деяких грампозитивних бактерій. При вивченні ефективності клотримазолу в лабораторних умовах поза організмом людини (in vitro) виявлено широкий спектр його фунгістатичної та фунгіцидної активності. Він впливає на міцелій дерматофітів (Trichophyton, Microsporum, Epidermophyton) аналогічно гризеофульвіну, а його дія на гриби (Candida) аналогічна дії полієнів (амфотерицину В і ністатину). У концентраціях менше 1 мкг/мл клотримазол пригнічує розвиток більшості штамів хвороботворних грибів, що належать до Trichophyton rubrum, Trichophyton mentagrophytes, Epidermophyton floccosum, Microsporum canis. У концентрації 3 мкг/мл клотрімазол пригнічує розвиток більшості інших бактерій: Pityrosporum orbiculare, Aspergillus fumigatus, роду Candida, в т.ч. Candida albicans, деяких штамів Staphylococcus aureus, Streptococcus pyogenes, а також деяких штамів Proteus vulgaris та Salmonella. Клотримазол активний щодо Sporothrix, Cryptococcus, Cephalosporium, Fusarium. У концентраціях понад 100 мкг/мл він ефективний щодо Trichomonas vaginalis. Гриби, стійкі до клотримазолу, зустрічаються дуже рідко; є дані лише з окремих штамів Candida guilliermondii. Не повідомлялося про розвиток стійкості у чутливих до клотримазолу грибів після пасажу Candida albicans та Trichophyton mentagrophytes. Не описано випадків розвитку стійкості до клотримазолу у штамів Candida albicans, які стійкі до полієнових антибіотиків внаслідок хімічної мутації.ФармакокінетикаВсмоктування та розподіл Фармакокінетичні дослідження показали, що клотримазол практично не всмоктується у системний кровообіг при нанесенні препарату на непошкоджені або запалені ділянки шкіри. Концентрації клотримазолу в сироватці крові були нижчими за межу виявлення (0.001 мкг/мл), підтверджуючи той факт, що клотримазол при зовнішньому застосуванні не призводить до клінічно значущих системних ефектів або побічних дій. Метаболізм та виведення Клотримазол розпадається в печінці до неактивних речовин, що виводяться з організму через нирки та кишечник.Клінічна фармакологіяПротигрибковий препарат для зовнішнього застосування.Показання до застосуванняДля зовнішнього лікування грибкових захворювань шкіри, спричинених дерматофітами, дріжджоподібними грибами, цвілевими грибами, а також збудниками, чутливими до клотримазолу: мікози стоп, кистей, тулуба, шкірних складок; кандидозний вульвіт, кандидозний баланіт; різнобарвний лишай, еритразму; грибкові інфекції зовнішнього вухаПротипоказання до застосуванняПідвищена чутливість до клотримазолу або до інших компонентів препарату.Вагітність та лактаціяЗастосування препарату Клотримазол при вагітності допускається лише у випадку, якщо на думку лікаря потенційна користь від застосування крему для матері перевищує можливий ризик плода. У проведених епідеміологічних дослідженнях не виявлено небажаних явищ щодо вагітності чи здоров'я плода під час застосування препарату Клотримазол. Застосування препарату Клотримазол у жінок у період грудного вигодовування допускається лише у випадку, якщо, на думку лікаря, потенційна користь від застосування крему для матері перевищує можливий ризик для дитини. Фертильність Даних немає.Побічна діяНебажані явища, представлені нижче, перераховані відповідно до ураження органів і систем органів та частоти народження. Частота народження визначається наступним чином: дуже часто (≥1/10), часто (≥1/100 та < 1/10), нечасто (≥1/1000 та < 1/100), рідко (≥1/10 000 та < 1/1 000), дуже рідко (< 1/10 000, включаючи окремі випадки), невідомо (частота не може бути оцінена за наявними на даний момент даними). Категорії частоти було сформовано виходячи з постреєстраційного спостереження. З боку імунної системи: невідомо – алергічна реакція (що проявляється кропив'янкою, непритомністю, артеріальною гіпотензією, задишкою). З боку шкіри та підшкірних тканин: невідомо – висип, свербіж, пухирцеві висипання, лущення, біль або дискомфорт, набряк, печіння, роздратування.Спосіб застосування та дозиДля зовнішнього застосування. Крем слід наносити на уражені ділянки шкіри 2-3 рази на добу. Для профілактики рецидивів лікування слід продовжувати принаймні протягом двох тижнів після зникнення всіх симптомів інфекції. Крем слід наносити на чисті сухі ділянки ураженої шкіри (вимитою милом з нейтральним рН), на стопи крем слід наносити між пальцями. Тривалість лікування залежить від тяжкості захворювання, його локалізації, ефективності лікування. Тривалість лікування: дерматомікози – 3-4 тижні; еритразму - 2-4 тижні; різнобарвний лишай – 1-3 тижні; кандидозний вульвіт та баланіт – 1-2 тижні. Тривалість лікування може змінюватись відповідно до індивідуальних особливостей, але не рекомендується тривалість лікування менше 3 тижнів. Для профілактики рецидивів інфекції слід продовжувати застосування препарату протягом 1-2 тижнів після зникнення симптомів захворювання. Якщо після 7 днів лікування не настає покращення симптоматики, необхідно проконсультуватися з лікарем.ПередозуванняСимптоми: при випадковому прийомі препарату внутрішньо можлива поява запаморочення, нудоти, блювання. Лікування: при випадковому прийомі крему слід проводити симптоматичне лікування. При зовнішньому застосуванні препарату передозування малоймовірне.Запобіжні заходи та особливі вказівкиНеобхідно уникати попадання крему на слизову оболонку очей. Чи не ковтати. Усі інфіковані області слід лікувати одночасно. До складу препарату Клотримазол входить цетостеариловий спирт, який може викликати місцеві реакції шкіри (наприклад, контактний дерматит). З появою симптомів підвищеної чутливості або роздратування лікування припиняють. Дані лабораторних досліджень свідчать про те, що використання контрацептивів, що містять латекс, може спричинити їх пошкодження при сумісному застосуванні з клотримазолом. Отже ефективність таких контрацептивів може знижуватися. Пацієнтам слід рекомендувати застосування альтернативних методів контрацепції протягом принаймні 5 днів після застосування клотримазолу. Вплив на здатність до керування автотранспортом та управління механізмами Не повідомлялося про вплив клотримазолу на здатність керувати транспортними засобами та механізмами.Умови відпустки з аптекБез рецептаВідео на цю тему
292,00 грн
201,00 грн
Склад, форма випуску та упаковкаАктивна речовина: парацетамол 750 мг фенілефрину гідрохлорид 10 мг аскорбінова кислота 60 мг Допоміжні речовини: лимонна кислота - 600 мг, натрію сахарин - 40 мг, натрію цитрат - 500 мг, лимонний тетраром 100% P05.51 - 50 мг, ароматизатор лимонний 52293/TP.05.51 - 83.3100 0.75 мг, сахароза – 2904.42 мг.Опис лікарської формиПорошок для приготування розчину для вживання (лимонний) кристалічний, від блідо-жовтого до жовтого кольору, з характерним запахом лимона; приготований розчин – жовтого кольору, з характерним запахом лимона.ХарактеристикаЗасіб для усунення симптомів ГРЗ та "застуди" (ненаркотичний аналгетик+судинозвужувальний засіб+вітамін)Фармакотерапевтична групаКомбінований засіб, дія якого обумовлена компонентами, що входять до його складу. Парацетамол є знеболюючим та жарознижувальним засобом. Механізм його дії імовірно полягає у придушенні синтезу простагландинів, переважно у центральній нервовій системі. Парацетамол має надзвичайно малий вплив на синтез простагландинів у периферичних тканинах, він не змінює водно-електролітний обмін і не ушкоджує слизову оболонку шлунково-кишкового тракту. Дана властивість парацетамолу робить препарат особливо відповідним пацієнтам із захворюваннями шлунково-кишкового тракту в анамнезі (наприклад, пацієнтам із шлунково-кишковими кровотечами в анамнезі або пацієнтам похилого віку) або пацієнтам, які приймають супутнє медикаментозне лікування, при якому пригнічення синтезу периферичних простагландинів може бути. Фенілефрину гідрохлорид – симпатоміметичний засіб, дія якого спрямована на стимуляцію адренорецепторів (переважно α-адренорецепторів), що призводить до зменшення набряку слизової оболонки носа та полегшення носового дихання. Аскорбінова кислота (вітамін С) заповнює підвищену потребу у вітаміні С при «простудних» захворюваннях та грипі, особливо на початкових стадіях захворювання. Компоненти, що входять до складу препарату, не викликають сонливості і не порушують концентрації уваги.ФармакокінетикаПарацетамол швидко і практично повністю всмоктується із ШКТ, розподіл у рідинах організму відносно рівномірний. Метаболізується переважно у печінці з утворенням кількох метаболітів. T1/2 при прийомі терапевтичної дози становить 2-3 години. Основна кількість препарату виводиться після кон'югації в печінці. У незміненому вигляді виділяється трохи більше 3% отриманої дози парацетамолу. Фенілефрин погано всмоктується із ШКТ і піддається метаболізму при першому проходженні в кишечнику та печінці під дією МАО. При прийомі фенілефрину внутрішньо біодоступність препарату обмежена. Виводиться із сечею майже повністю у вигляді кон'югату сірчаної кислоти. Аскорбінова кислота добре всмоктується із ШКТ, зв'язування з білками плазми – 25%. Розподіл у тканинах організму широке. Метаболізується в печінці, виводиться із сечею у вигляді оксалату та у незміненому вигляді. Аскорбінова кислота, прийнята у надмірних кількостях, швидко виводиться у незміненому вигляді із сечею.ІнструкціяДля прийому всередину. Не перевищуйте вказану дозу! Слід застосовувати найменшу дозу, потрібну для досягнення ефекту! Мінімальний інтервал між прийомами препарату Колдрекс ХотРем повинен становити не менше 4 год. 1 пакетика висипати в кухоль, налити гарячої води, розмішати до розчинення. Якщо необхідно, додати холодної води та цукор. Дорослі (включаючи літніх) та діти віком від 12 років: Всередину, разова доза – 1 пакетик. Повторне застосування препарату можливе не раніше ніж через 4-6 годин і не більше 4 разів на добу. Максимальна добова доза не повинна перевищувати 4 пакетики. Максимальна тривалість застосування препарату без консультації з лікарем не повинна перевищувати 5 днів. Не приймати одночасно з іншими засобами, що містять парацетамол, деконгестантами і засобами для полегшення симптомів «застуди» і грипу, а також з етанолсодержащими засобами і напоями. Якщо прийом препарату симптоми захворювання зберігаються, необхідно звернутися до лікаря.Показання до застосуванняДля усунення симптомів ГРЗ та грипу, у т.ч.: підвищеної температури тіла; головного болю; озноб; болі в суглобах та м'язах; закладеності носа; біль у горлі та в пазухах носа.Протипоказання до застосуваннявиражені порушення функції печінки; виражені порушення функції нирок; гіпертиреоз (в т.ч. тиреотоксикоз); цукровий діабет; дефіцит сахарази/ізомальтази, нестерпність фруктози, синдром мальабсорбції глюкози/галактози, т.к. препарат містить сахарозу; захворювання серця (виражений стеноз гирла аорти, гострий інфаркт міокарда, тахіаритмії); артеріальна гіпертензія; одночасний прийом трициклічних антидепресантів, бета-адреноблокаторів, інгібіторів МАО та період до 14 днів після їх відміни; одночасний прийом інших парацетамолсодержащих засобів та засобів для полегшення симптомів застуди, грипу та закладеності носа; доброякісна гіперплазія передміхурової залози; закритокутова глаукома; дитячий вік до 12 років; - підвищена чутливість до компонентів препарату.Вагітність та лактаціяВагітність Препарат не слід застосовувати під час вагітності без попередньої консультації з лікарем! У дослідженнях, проведених на тваринах і людях, був виявлено будь-якого ризику застосування парацетамолу під час вагітності чи негативного на внутрішньоутробний розвиток плода. Достатніх даних про вплив препаратів, що містять фенілефрин, протягом вагітності відсутні. Період грудного вигодовування Препарат не слід застосовувати у період грудного вигодовування без попередньої консультації з лікарем! Парацетамол проникає через плацентарний бар'єр та у грудне молоко. У дослідженнях, проведених на людях, був виявлено будь-якого негативного на організм дитини при грудному вигодовуванні. Фенілефрин може проникати у грудне молоко.Побічна діяВизначення частоти побічних ефектів: дуже часто (≥1/10), часто (≥1/100 та <1/10), нечасто (≥1/1000 та <1/100), рідко (≥1/10 000 та <1 /1000), дуже рідко (≥1/100 000 та <1/10 000). У рекомендованих дозах препарат добре переноситься. Парацетамол рідко чинить побічну дію. З боку системи кровотворення: дуже рідко – тромбоцитопенія, лейкопенія, агранулоцитоз. Алергічні реакції: дуже рідко – анафілактичний шок, шкірний висип, кропив'янка, ангіоневротичний набряк, синдром Стівенса-Джонсона. З боку дихальної системи: дуже рідко – бронхоспазм у пацієнтів, чутливих до ацетилсаліцилової кислоти та інших нестероїдних протизапальних засобів. З боку печінки та жовчовивідних шляхів: дуже рідко – порушення функції печінки. При тривалому застосуванні з перевищенням рекомендованої дози може спостерігатися гепатотоксична та нефротоксична дія. Фенілефрин З боку нервової системи: часто – підвищена збудливість, головний біль, запаморочення, безсоння; дуже рідко – дратівливість, нервова напруга. З боку серцево-судинної системи: часто – підвищення АТ; рідко – тахікардія, відчуття серцебиття. З боку травної системи: часто – нудота, блювання. З боку органів чуття: рідко – мідріаз, гострий напад глаукоми здебільшого у пацієнтів із закритокутовою глаукомою. Алергічні реакції: рідко – шкірний висип, кропив'янка, алергічний дерматит. З боку сечовивідної системи: рідко – дизурія, затримка сечовипускання у пацієнтів із обструкцією вихідного отвору сечового міхура при гіпертрофії передміхурової залози. Аскорбінова кислота Частота розвитку побічних ефектів не встановлено. Алергічні реакції: висипання на шкірі, гіперемія шкіри. З боку травної системи: подразнення слизової оболонки ШКТ. З боку системи кровотворення: тромбоцитоз, гіперпротромбінемія, еритропенія, нейтрофільний лейкоцитоз. Інші: гіпокаліємія. При прийомі аскорбінової кислоти більше 600 мг на добу можлива помірна лакіурія. У разі виникнення побічних ефектів пацієнт повинен негайно припинити прийом препарату та якнайшвидше звернутися до лікаря. Якщо будь-які з вищезазначених побічних ефектів посилюються, або з'явилися будь-які інші побічні ефекти, пацієнт повинен повідомити про це лікаря.Взаємодія з лікарськими засобамиПарацетамол протягом тривалого часу посилює ефект непрямих антикоагулянтів (варфарин та інші кумарини), що збільшує ризик кровотеч. Епізодичний прийом разової дози препарату не впливає на дію непрямих антикоагулянтів. Індуктори ферментів мікросомального окиснення в печінці (барбітурати, дифенін, карбамазепін, рифампіцин, зидовудін, фенітоїн, етанол, флумецинол, фенілбутазон та трициклічні антидепресанти) підвищують ризик гепатотоксичної дії при передозуваннях та одночасному прийомі з пара. Інгібітори мікросомального окиснення (циметидин) знижують ризик гепатотоксичної дії. Парацетамол знижує ефективність діуретичних препаратів. Метоклопрамід і домперидон збільшують, а колестірамін знижує швидкість всмоктування парацетамолу. Парацетамол посилює ефекти інгібіторів МАО, седативних препаратів, етанолу. Фенілефрин при прийомі з інгібіторами МАО може призводити до підвищення артеріального тиску. Фенілефрин знижує ефективність дії бета-адреноблокаторів та антигіпертензивних препаратів, збільшує ризик розвитку артеріальної гіпертензії та порушень з боку серцево-судинної системи. Одночасне застосування фенілефрину з симпатоміметичними амінами може підвищувати ризик розвитку побічних ефектів із боку серцево-судинної системи. Трициклічні антидепресанти посилюють симпатоміметичну дію фенілефрину, можуть збільшити ризик розвитку побічних ефектів із боку серцево-судинної системи. Одночасне застосування галотану з фенілефрином підвищує ризик розвитку шлуночкової аритмії. Фенілефрин знижує гіпотензивну дію гуанетидину, який, у свою чергу, посилює альфа-адреностимулюючу активність фенілефрину. Антидепресанти, протипаркінсонічні засоби, антипсихотичні засоби, фенотіазинові похідні підвищують ризик розвитку затримки сечі, сухості у роті, запорів. Одночасне призначення кортикостероїдів з фенілефрином збільшує ризик розвитку глаукоми. При одночасному застосуванні з дигоксином та серцевими глікозидами можливе підвищення ризику розвитку порушень серцевого ритму або серцевого нападу. Аскорбінова кислота збільшує ризик розвитку кристалурії при лікуванні саліцилатами та сульфаніламідами короткої дії, уповільнює виведення нирками кислот, збільшує виведення лікарських засобів, що мають лужну реакцію (в т.ч. алкалоїдів), знижує концентрацію у крові пероральних контрацептивів. Етанол сприяє розвитку гострого панкреатиту. Мієлотоксичні лікарські засоби посилюють прояв гематотоксичності препарату.ПередозуванняУ разі передозування препарату Колдрекс ХотРем (навіть при хорошому самопочутті) слід враховувати ризик виникнення відстрочених ознак серйозного пошкодження печінки. Симптоми, зумовлені парацетамолом: протягом 24 год – блідість шкірних покривів, нудота, блювання, анорексія, біль у животі; протягом 12-48 год можуть виявитися ознаки порушення функції печінки, ознаки порушення метаболізму глюкози та метаболічного ацидозу. Токсична дія у дорослих можлива після одномоментного прийому понад 10 г парацетамолу – підвищення активності печінкових трансаміназ, клінічна картина ураження печінки виявляється через 1-6 днів. У разі тяжкого отруєння може розвинутись тяжка печінкова недостатність аж до печінкової енцефалопатії, коми та смерті. Гостра ниркова недостатність з гострим некрозом канальців, яка діагносцується по сильному болю в ділянці нирок, гематурії та протеїнурії, може розвинутися і без тяжкого порушення функції печінки.Є повідомлення про випадки аритмії серця та панкреатиті при передозуванні парацетамолу. У ранній період симптоматика може бути обмежена лише нудотою та блюванням та може не відображати ступеня тяжкості передозування або ступеня ризику ураження внутрішніх органів. Лікування: протягом першої години після передбачуваного передозування доцільним є призначення активованого вугілля всередину. Через 4 або більше годин після передбачуваного передозування необхідно визначення концентрації парацетамолу в плазмі (раніше визначення концентрації парацетамолу може бути недостовірним). Специфічний антидот при отруєнні парацетамолом – ацетилцистеїн. Лікування ацетилцистеїном може проводитися аж до 24 годин після прийому парацетамолу, проте максимальний гепатопротекторний ефект можна отримати в перші 8 годин після передозування. Після цього ефективність антидоту різко падає. У разі необхідності ацетилцистеїн можна вводити внутрішньовенно. За відсутності блювоти альтернативним варіантом (при відсутності можливості швидкого отримання стаціонарної допомоги) є призначення метіоніну всередину.Лікування пацієнтів з вираженим порушенням функції печінки через 24 години після прийому парацетамолу повинно проводитися спільно з фахівцями токсикологічного центру або спеціалізованого відділення захворювань печінки. Симптоми, зумовлені фенілефрином: можливі дратівливість, біль голови, запаморочення, безсоння, підвищення артеріального тиску, нудота, блювання, підвищена збудливість, рефлекторна брадикардія. У тяжких випадках передозування можливий розвиток галюцинацій, сплутаності свідомості, судом, аритмії. Передозування фенілефрином може спричинити симптоми, подібні до побічної дії. Лікування: симптоматична терапія, при тяжкій артеріальній гіпертензії застосування альфа-адреноблокаторів, таких як фентоламін. Симптоми, зумовлені аскорбіновою кислотою: аскорбінова кислота у високих дозах (більше 3000 мг) може спричинити тимчасову осмотичну діарею та порушення роботи ШКТ, такі як нудота, дискомфорт у ділянці шлунка. Прояви передозування аскорбіновою кислотою можуть бути віднесені до категорії таких, що спричинені тяжким ураженням печінки внаслідок передозування парацетамолу. Лікування: симптоматичне, форсований діурез. За перших ознак передозування необхідно терміново звернутися за медичною допомогою, навіть за відсутності чітких симптомів отруєння.Запобіжні заходи та особливі вказівкиЯкщо у Вас одне з перелічених захворювань/станів/факторів ризику, перед прийомом препарату обов'язково проконсультуйтеся з лікарем: Доброякісні гіпербілірубінемії. Порушення функції печінки та нирок легкого та середнього ступеня тяжкості. Алкогольна хвороба печінки. Серцево-судинні захворювання, включаючи підвищений артеріальний тиск, облітеруючі захворювання судин (синдром Рейно). Феохромоцитома. Наявність тяжких інфекцій, зокрема сепсису, т.к. Прийом препарату може збільшити ризик метаболічного ацидозу. Пацієнти з дефіцитом глутатіону (зокрема, у вкрай виснажених пацієнтів, які страждають на анорексію, хронічний алкоголізм або пацієнтів з низьким індексом маси тіла). Одночасний прийом гіпотензивних засобів. Вагітність та період грудного вигодовування.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
372,00 грн
Склад, форма випуску та упаковкаАктивна речовина: парацетамол 750 мг фенілефрину гідрохлорид 10 мг аскорбінова кислота 60 мг Допоміжні речовини: лимонна кислота - 600 мг, натрію сахаринат - 10 мг, натрію цитрат - 500 мг, лимонний ароматизатор PHS-163671 - 100 мг, ароматизатор медовий PFW PHS-050860 - 75 мг, ароматизатор медовий F2 626 – 50 мг, крохмаль кукурудзяний – 200 мг, аспартам – 50 мг, сахароза – 2468.5 мг.Опис лікарської формиПорошок для приготування розчину для вживання (лимонно-медовий) гетерогенний, від сірувато-білого з бежевим відтінком до світло-коричневого кольору з білими, світло-коричневими і темно-коричневими включеннями; приготований розчин - від світло-жовтого до світло-коричневого кольору з нерозчинними включеннями білого кольору та характерним запахом лимона та меду.ХарактеристикаЗасіб для усунення симптомів ГРЗ та "застуди" (ненаркотичний аналгетик+судинозвужувальний засіб+вітамін)Фармакотерапевтична групаКомбінований засіб, дія якого обумовлена компонентами, що входять до його складу. Парацетамол є знеболюючим та жарознижувальним засобом. Механізм його дії імовірно полягає у придушенні синтезу простагландинів, переважно у центральній нервовій системі. Парацетамол має надзвичайно малий вплив на синтез простагландинів у периферичних тканинах, він не змінює водно-електролітний обмін і не ушкоджує слизову оболонку шлунково-кишкового тракту. Дана властивість парацетамолу робить препарат особливо відповідним пацієнтам із захворюваннями шлунково-кишкового тракту в анамнезі (наприклад, пацієнтам із шлунково-кишковими кровотечами в анамнезі або пацієнтам похилого віку) або пацієнтам, які приймають супутнє медикаментозне лікування, при якому пригнічення синтезу периферичних простагландинів може бути. Фенілефрину гідрохлорид – симпатоміметичний засіб, дія якого спрямована на стимуляцію адренорецепторів (переважно α-адренорецепторів), що призводить до зменшення набряку слизової оболонки носа та полегшення носового дихання. Аскорбінова кислота (вітамін С) заповнює підвищену потребу у вітаміні С при «простудних» захворюваннях та грипі, особливо на початкових стадіях захворювання. Компоненти, що входять до складу препарату, не викликають сонливості і не порушують концентрації уваги.ФармакокінетикаПарацетамол швидко і практично повністю всмоктується із ШКТ, розподіл у рідинах організму відносно рівномірний. Метаболізується переважно у печінці з утворенням кількох метаболітів. T1/2 при прийомі терапевтичної дози становить 2-3 години. Основна кількість препарату виводиться після кон'югації в печінці. У незміненому вигляді виділяється трохи більше 3% отриманої дози парацетамолу. Фенілефрин погано всмоктується із ШКТ і піддається метаболізму при першому проходженні в кишечнику та печінці під дією МАО. При прийомі фенілефрину внутрішньо біодоступність препарату обмежена. Виводиться із сечею майже повністю у вигляді кон'югату сірчаної кислоти. Аскорбінова кислота добре всмоктується із ШКТ, зв'язування з білками плазми – 25%. Розподіл у тканинах організму широке. Метаболізується в печінці, виводиться із сечею у вигляді оксалату та у незміненому вигляді. Аскорбінова кислота, прийнята у надмірних кількостях, швидко виводиться у незміненому вигляді із сечею.ІнструкціяДля прийому всередину. Не перевищуйте вказану дозу! Слід застосовувати найменшу дозу, потрібну для досягнення ефекту! Мінімальний інтервал між прийомами препарату Колдрекс ХотРем повинен становити не менше 4 год. 1 пакетика висипати в кухоль, налити гарячої води, розмішати до розчинення. Якщо необхідно, додати холодної води та цукор. Дорослі (включаючи літніх) та діти віком від 12 років: Всередину, разова доза – 1 пакетик. Повторне застосування препарату можливе не раніше ніж через 4-6 годин і не більше 4 разів на добу. Максимальна добова доза не повинна перевищувати 4 пакетики. Максимальна тривалість застосування препарату без консультації з лікарем не повинна перевищувати 5 днів. Не приймати одночасно з іншими засобами, що містять парацетамол, деконгестантами і засобами для полегшення симптомів «застуди» і грипу, а також з етанолсодержащими засобами і напоями. Якщо прийом препарату симптоми захворювання зберігаються, необхідно звернутися до лікаря.Показання до застосуванняДля усунення симптомів ГРЗ та грипу, у т.ч.: підвищеної температури тіла; головного болю; озноб; болі в суглобах та м'язах; закладеності носа; біль у горлі та в пазухах носа.Протипоказання до застосуваннявиражені порушення функції печінки; виражені порушення функції нирок; гіпертиреоз (в т.ч. тиреотоксикоз); цукровий діабет; дефіцит сахарази/ізомальтази, нестерпність фруктози, синдром мальабсорбції глюкози/галактози, т.к. препарат містить сахарозу; захворювання серця (виражений стеноз гирла аорти, гострий інфаркт міокарда, тахіаритмії); артеріальна гіпертензія; одночасний прийом трициклічних антидепресантів, бета-адреноблокаторів, інгібіторів МАО та період до 14 днів після їх відміни; одночасний прийом інших парацетамолсодержащих засобів та засобів для полегшення симптомів застуди, грипу та закладеності носа; доброякісна гіперплазія передміхурової залози; закритокутова глаукома; дитячий вік до 12 років; - підвищена чутливість до компонентів препарату.Вагітність та лактаціяВагітність Препарат не слід застосовувати під час вагітності без попередньої консультації з лікарем! У дослідженнях, проведених на тваринах і людях, був виявлено будь-якого ризику застосування парацетамолу під час вагітності чи негативного на внутрішньоутробний розвиток плода. Достатніх даних про вплив препаратів, що містять фенілефрин, протягом вагітності відсутні. Період грудного вигодовування Препарат не слід застосовувати у період грудного вигодовування без попередньої консультації з лікарем! Парацетамол проникає через плацентарний бар'єр та у грудне молоко. У дослідженнях, проведених на людях, був виявлено будь-якого негативного на організм дитини при грудному вигодовуванні. Фенілефрин може проникати у грудне молоко.Побічна діяВизначення частоти побічних ефектів: дуже часто (≥1/10), часто (≥1/100 та <1/10), нечасто (≥1/1000 та <1/100), рідко (≥1/10 000 та <1 /1000), дуже рідко (≥1/100 000 та <1/10 000). У рекомендованих дозах препарат добре переноситься. Парацетамол рідко чинить побічну дію. З боку системи кровотворення: дуже рідко – тромбоцитопенія, лейкопенія, агранулоцитоз. Алергічні реакції: дуже рідко – анафілактичний шок, шкірний висип, кропив'янка, ангіоневротичний набряк, синдром Стівенса-Джонсона. З боку дихальної системи: дуже рідко – бронхоспазм у пацієнтів, чутливих до ацетилсаліцилової кислоти та інших нестероїдних протизапальних засобів. З боку печінки та жовчовивідних шляхів: дуже рідко – порушення функції печінки. При тривалому застосуванні з перевищенням рекомендованої дози може спостерігатися гепатотоксична та нефротоксична дія. Фенілефрин З боку нервової системи: часто – підвищена збудливість, головний біль, запаморочення, безсоння; дуже рідко – дратівливість, нервова напруга. З боку серцево-судинної системи: часто – підвищення АТ; рідко – тахікардія, відчуття серцебиття. З боку травної системи: часто – нудота, блювання. З боку органів чуття: рідко – мідріаз, гострий напад глаукоми здебільшого у пацієнтів із закритокутовою глаукомою. Алергічні реакції: рідко – шкірний висип, кропив'янка, алергічний дерматит. З боку сечовивідної системи: рідко – дизурія, затримка сечовипускання у пацієнтів із обструкцією вихідного отвору сечового міхура при гіпертрофії передміхурової залози. Аскорбінова кислота Частота розвитку побічних ефектів не встановлено. Алергічні реакції: висипання на шкірі, гіперемія шкіри. З боку травної системи: подразнення слизової оболонки ШКТ. З боку системи кровотворення: тромбоцитоз, гіперпротромбінемія, еритропенія, нейтрофільний лейкоцитоз. Інші: гіпокаліємія. При прийомі аскорбінової кислоти більше 600 мг на добу можлива помірна лакіурія. У разі виникнення побічних ефектів пацієнт повинен негайно припинити прийом препарату та якнайшвидше звернутися до лікаря. Якщо будь-які з вищезазначених побічних ефектів посилюються, або з'явилися будь-які інші побічні ефекти, пацієнт повинен повідомити про це лікаря.Взаємодія з лікарськими засобамиПарацетамол протягом тривалого часу посилює ефект непрямих антикоагулянтів (варфарин та інші кумарини), що збільшує ризик кровотеч. Епізодичний прийом разової дози препарату не впливає на дію непрямих антикоагулянтів. Індуктори ферментів мікросомального окиснення в печінці (барбітурати, дифенін, карбамазепін, рифампіцин, зидовудін, фенітоїн, етанол, флумецинол, фенілбутазон та трициклічні антидепресанти) підвищують ризик гепатотоксичної дії при передозуваннях та одночасному прийомі з пара. Інгібітори мікросомального окиснення (циметидин) знижують ризик гепатотоксичної дії. Парацетамол знижує ефективність діуретичних препаратів. Метоклопрамід і домперидон збільшують, а колестірамін знижує швидкість всмоктування парацетамолу. Парацетамол посилює ефекти інгібіторів МАО, седативних препаратів, етанолу. Фенілефрин при прийомі з інгібіторами МАО може призводити до підвищення артеріального тиску. Фенілефрин знижує ефективність дії бета-адреноблокаторів та антигіпертензивних препаратів, збільшує ризик розвитку артеріальної гіпертензії та порушень з боку серцево-судинної системи. Одночасне застосування фенілефрину з симпатоміметичними амінами може підвищувати ризик розвитку побічних ефектів із боку серцево-судинної системи. Трициклічні антидепресанти посилюють симпатоміметичну дію фенілефрину, можуть збільшити ризик розвитку побічних ефектів із боку серцево-судинної системи. Одночасне застосування галотану з фенілефрином підвищує ризик розвитку шлуночкової аритмії. Фенілефрин знижує гіпотензивну дію гуанетидину, який, у свою чергу, посилює альфа-адреностимулюючу активність фенілефрину. Антидепресанти, протипаркінсонічні засоби, антипсихотичні засоби, фенотіазинові похідні підвищують ризик розвитку затримки сечі, сухості у роті, запорів. Одночасне призначення кортикостероїдів з фенілефрином збільшує ризик розвитку глаукоми. При одночасному застосуванні з дигоксином та серцевими глікозидами можливе підвищення ризику розвитку порушень серцевого ритму або серцевого нападу. Аскорбінова кислота збільшує ризик розвитку кристалурії при лікуванні саліцилатами та сульфаніламідами короткої дії, уповільнює виведення нирками кислот, збільшує виведення лікарських засобів, що мають лужну реакцію (в т.ч. алкалоїдів), знижує концентрацію у крові пероральних контрацептивів. Етанол сприяє розвитку гострого панкреатиту. Мієлотоксичні лікарські засоби посилюють прояв гематотоксичності препарату.ПередозуванняУ разі передозування препарату Колдрекс ХотРем (навіть при хорошому самопочутті) слід враховувати ризик виникнення відстрочених ознак серйозного пошкодження печінки. Симптоми, зумовлені парацетамолом: протягом 24 год – блідість шкірних покривів, нудота, блювання, анорексія, біль у животі; протягом 12-48 год можуть виявитися ознаки порушення функції печінки, ознаки порушення метаболізму глюкози та метаболічного ацидозу. Токсична дія у дорослих можлива після одномоментного прийому понад 10 г парацетамолу – підвищення активності печінкових трансаміназ, клінічна картина ураження печінки виявляється через 1-6 днів. У разі тяжкого отруєння може розвинутись тяжка печінкова недостатність аж до печінкової енцефалопатії, коми та смерті. Гостра ниркова недостатність з гострим некрозом канальців, яка діагносцується по сильному болю в ділянці нирок, гематурії та протеїнурії, може розвинутися і без тяжкого порушення функції печінки.Є повідомлення про випадки аритмії серця та панкреатиті при передозуванні парацетамолу. У ранній період симптоматика може бути обмежена лише нудотою та блюванням та може не відображати ступеня тяжкості передозування або ступеня ризику ураження внутрішніх органів. Лікування: протягом першої години після передбачуваного передозування доцільним є призначення активованого вугілля всередину. Через 4 або більше годин після передбачуваного передозування необхідно визначення концентрації парацетамолу в плазмі (раніше визначення концентрації парацетамолу може бути недостовірним). Специфічний антидот при отруєнні парацетамолом – ацетилцистеїн. Лікування ацетилцистеїном може проводитися аж до 24 годин після прийому парацетамолу, проте максимальний гепатопротекторний ефект можна отримати в перші 8 годин після передозування. Після цього ефективність антидоту різко падає. У разі необхідності ацетилцистеїн можна вводити внутрішньовенно. За відсутності блювоти альтернативним варіантом (при відсутності можливості швидкого отримання стаціонарної допомоги) є призначення метіоніну всередину.Лікування пацієнтів з вираженим порушенням функції печінки через 24 години після прийому парацетамолу повинно проводитися спільно з фахівцями токсикологічного центру або спеціалізованого відділення захворювань печінки. Симптоми, зумовлені фенілефрином: можливі дратівливість, біль голови, запаморочення, безсоння, підвищення артеріального тиску, нудота, блювання, підвищена збудливість, рефлекторна брадикардія. У тяжких випадках передозування можливий розвиток галюцинацій, сплутаності свідомості, судом, аритмії. Передозування фенілефрином може спричинити симптоми, подібні до побічної дії. Лікування: симптоматична терапія, при тяжкій артеріальній гіпертензії застосування альфа-адреноблокаторів, таких як фентоламін. Симптоми, зумовлені аскорбіновою кислотою: аскорбінова кислота у високих дозах (більше 3000 мг) може спричинити тимчасову осмотичну діарею та порушення роботи ШКТ, такі як нудота, дискомфорт у ділянці шлунка. Прояви передозування аскорбіновою кислотою можуть бути віднесені до категорії таких, що спричинені тяжким ураженням печінки внаслідок передозування парацетамолу. Лікування: симптоматичне, форсований діурез. За перших ознак передозування необхідно терміново звернутися за медичною допомогою, навіть за відсутності чітких симптомів отруєння.Запобіжні заходи та особливі вказівкиЯкщо у Вас одне з перелічених нижче захворювань/станів/факторів ризику, перед прийомом препарату обов'язково проконсультуйтеся з лікарем: доброякісні гіпербілірубінемії; порушення функції печінки та нирок легкого та середнього ступеня тяжкості; алкогольна хвороба печінки; стенозуюча виразка шлунка та/або дванадцятипалої кишки; захворювання простати та проблеми з сечовипусканням; серцево-судинні захворювання, включаючи підвищений артеріальний тиск, облітеруючі захворювання судин (синдром Рейно); глаукома (виключаючи закритокутову глаукому); феохромоцитома; наявність тяжких інфекцій, зокрема сепсису, т.к. прийом препарату може збільшити ризик метаболічного ацидозу; пацієнти з дефіцитом глутатіону (зокрема, у вкрай виснажених пацієнтів, які страждають на анорексію, хронічний алкоголізм або пацієнтів з низьким індексом маси тіла); період вагітності та період грудного вигодовування.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
245,00 грн
234,00 грн
Склад, форма випуску та упаковкаАктивна речовина: парацетамол 750 мг фенілефрину гідрохлорид 10 мг аскорбінова кислота 60 мг Допоміжні речовини: лимонна кислота - 600 мг, натрію сахарин - 40 мг, натрію цитрат - 500 мг, лимонний тетраром 100% P05.51 - 50 мг, ароматизатор лимонний 52293/TP.05.51 - 83.3100 0.75 мг, сахароза – 2904.42 мг.Опис лікарської формиПорошок для приготування розчину для вживання (лимонний) кристалічний, від блідо-жовтого до жовтого кольору, з характерним запахом лимона; приготований розчин – жовтого кольору, з характерним запахом лимона.ХарактеристикаЗасіб для усунення симптомів ГРЗ та "застуди" (ненаркотичний аналгетик+судинозвужувальний засіб+вітамін)Фармакотерапевтична групаКомбінований засіб, дія якого обумовлена компонентами, що входять до його складу. Парацетамол є знеболюючим та жарознижувальним засобом. Механізм його дії імовірно полягає у придушенні синтезу простагландинів, переважно у центральній нервовій системі. Парацетамол має надзвичайно малий вплив на синтез простагландинів у периферичних тканинах, він не змінює водно-електролітний обмін і не ушкоджує слизову оболонку шлунково-кишкового тракту. Дана властивість парацетамолу робить препарат особливо відповідним пацієнтам із захворюваннями шлунково-кишкового тракту в анамнезі (наприклад, пацієнтам із шлунково-кишковими кровотечами в анамнезі або пацієнтам похилого віку) або пацієнтам, які приймають супутнє медикаментозне лікування, при якому пригнічення синтезу периферичних простагландинів може бути. Фенілефрину гідрохлорид – симпатоміметичний засіб, дія якого спрямована на стимуляцію адренорецепторів (переважно α-адренорецепторів), що призводить до зменшення набряку слизової оболонки носа та полегшення носового дихання. Аскорбінова кислота (вітамін С) заповнює підвищену потребу у вітаміні С при «простудних» захворюваннях та грипі, особливо на початкових стадіях захворювання. Компоненти, що входять до складу препарату, не викликають сонливості і не порушують концентрації уваги.ФармакокінетикаПарацетамол швидко і практично повністю всмоктується із ШКТ, розподіл у рідинах організму відносно рівномірний. Метаболізується переважно у печінці з утворенням кількох метаболітів. T1/2 при прийомі терапевтичної дози становить 2-3 години. Основна кількість препарату виводиться після кон'югації в печінці. У незміненому вигляді виділяється трохи більше 3% отриманої дози парацетамолу. Фенілефрин погано всмоктується із ШКТ і піддається метаболізму при першому проходженні в кишечнику та печінці під дією МАО. При прийомі фенілефрину внутрішньо біодоступність препарату обмежена. Виводиться із сечею майже повністю у вигляді кон'югату сірчаної кислоти. Аскорбінова кислота добре всмоктується із ШКТ, зв'язування з білками плазми – 25%. Розподіл у тканинах організму широке. Метаболізується в печінці, виводиться із сечею у вигляді оксалату та у незміненому вигляді. Аскорбінова кислота, прийнята у надмірних кількостях, швидко виводиться у незміненому вигляді із сечею.ІнструкціяДля прийому всередину. Не перевищуйте вказану дозу! Слід застосовувати найменшу дозу, потрібну для досягнення ефекту! Мінімальний інтервал між прийомами препарату Колдрекс ХотРем повинен становити не менше 4 год. 1 пакетика висипати в кухоль, налити гарячої води, розмішати до розчинення. Якщо необхідно, додати холодної води та цукор. Дорослі (включаючи літніх) та діти віком від 12 років: Всередину, разова доза – 1 пакетик. Повторне застосування препарату можливе не раніше ніж через 4-6 годин і не більше 4 разів на добу. Максимальна добова доза не повинна перевищувати 4 пакетики. Максимальна тривалість застосування препарату без консультації з лікарем не повинна перевищувати 5 днів. Не приймати одночасно з іншими засобами, що містять парацетамол, деконгестантами і засобами для полегшення симптомів «застуди» і грипу, а також з етанолсодержащими засобами і напоями. Якщо прийом препарату симптоми захворювання зберігаються, необхідно звернутися до лікаря.Показання до застосуванняДля усунення симптомів ГРЗ та грипу, у т.ч.: підвищеної температури тіла; головного болю; озноб; болі в суглобах та м'язах; закладеності носа; біль у горлі та в пазухах носа.Протипоказання до застосуваннявиражені порушення функції печінки; виражені порушення функції нирок; гіпертиреоз (в т.ч. тиреотоксикоз); цукровий діабет; дефіцит сахарази/ізомальтази, нестерпність фруктози, синдром мальабсорбції глюкози/галактози, т.к. препарат містить сахарозу; захворювання серця (виражений стеноз гирла аорти, гострий інфаркт міокарда, тахіаритмії); артеріальна гіпертензія; одночасний прийом трициклічних антидепресантів, бета-адреноблокаторів, інгібіторів МАО та період до 14 днів після їх відміни; одночасний прийом інших парацетамолсодержащих засобів та засобів для полегшення симптомів застуди, грипу та закладеності носа; доброякісна гіперплазія передміхурової залози; закритокутова глаукома; дитячий вік до 12 років; - підвищена чутливість до компонентів препарату.Вагітність та лактаціяВагітність Препарат не слід застосовувати під час вагітності без попередньої консультації з лікарем! У дослідженнях, проведених на тваринах і людях, був виявлено будь-якого ризику застосування парацетамолу під час вагітності чи негативного на внутрішньоутробний розвиток плода. Достатніх даних про вплив препаратів, що містять фенілефрин, протягом вагітності відсутні. Період грудного вигодовування Препарат не слід застосовувати у період грудного вигодовування без попередньої консультації з лікарем! Парацетамол проникає через плацентарний бар'єр та у грудне молоко. У дослідженнях, проведених на людях, був виявлено будь-якого негативного на організм дитини при грудному вигодовуванні. Фенілефрин може проникати у грудне молоко.Побічна діяВизначення частоти побічних ефектів: дуже часто (≥1/10), часто (≥1/100 та <1/10), нечасто (≥1/1000 та <1/100), рідко (≥1/10 000 та <1 /1000), дуже рідко (≥1/100 000 та <1/10 000). У рекомендованих дозах препарат добре переноситься. Парацетамол рідко чинить побічну дію. З боку системи кровотворення: дуже рідко – тромбоцитопенія, лейкопенія, агранулоцитоз. Алергічні реакції: дуже рідко – анафілактичний шок, шкірний висип, кропив'янка, ангіоневротичний набряк, синдром Стівенса-Джонсона. З боку дихальної системи: дуже рідко – бронхоспазм у пацієнтів, чутливих до ацетилсаліцилової кислоти та інших нестероїдних протизапальних засобів. З боку печінки та жовчовивідних шляхів: дуже рідко – порушення функції печінки. При тривалому застосуванні з перевищенням рекомендованої дози може спостерігатися гепатотоксична та нефротоксична дія. Фенілефрин З боку нервової системи: часто – підвищена збудливість, головний біль, запаморочення, безсоння; дуже рідко – дратівливість, нервова напруга. З боку серцево-судинної системи: часто – підвищення АТ; рідко – тахікардія, відчуття серцебиття. З боку травної системи: часто – нудота, блювання. З боку органів чуття: рідко – мідріаз, гострий напад глаукоми здебільшого у пацієнтів із закритокутовою глаукомою. Алергічні реакції: рідко – шкірний висип, кропив'янка, алергічний дерматит. З боку сечовивідної системи: рідко – дизурія, затримка сечовипускання у пацієнтів із обструкцією вихідного отвору сечового міхура при гіпертрофії передміхурової залози. Аскорбінова кислота Частота розвитку побічних ефектів не встановлено. Алергічні реакції: висипання на шкірі, гіперемія шкіри. З боку травної системи: подразнення слизової оболонки ШКТ. З боку системи кровотворення: тромбоцитоз, гіперпротромбінемія, еритропенія, нейтрофільний лейкоцитоз. Інші: гіпокаліємія. При прийомі аскорбінової кислоти більше 600 мг на добу можлива помірна лакіурія. У разі виникнення побічних ефектів пацієнт повинен негайно припинити прийом препарату та якнайшвидше звернутися до лікаря. Якщо будь-які з вищезазначених побічних ефектів посилюються, або з'явилися будь-які інші побічні ефекти, пацієнт повинен повідомити про це лікаря.Взаємодія з лікарськими засобамиПарацетамол протягом тривалого часу посилює ефект непрямих антикоагулянтів (варфарин та інші кумарини), що збільшує ризик кровотеч. Епізодичний прийом разової дози препарату не впливає на дію непрямих антикоагулянтів. Індуктори ферментів мікросомального окиснення в печінці (барбітурати, дифенін, карбамазепін, рифампіцин, зидовудін, фенітоїн, етанол, флумецинол, фенілбутазон та трициклічні антидепресанти) підвищують ризик гепатотоксичної дії при передозуваннях та одночасному прийомі з пара. Інгібітори мікросомального окиснення (циметидин) знижують ризик гепатотоксичної дії. Парацетамол знижує ефективність діуретичних препаратів. Метоклопрамід і домперидон збільшують, а колестірамін знижує швидкість всмоктування парацетамолу. Парацетамол посилює ефекти інгібіторів МАО, седативних препаратів, етанолу. Фенілефрин при прийомі з інгібіторами МАО може призводити до підвищення артеріального тиску. Фенілефрин знижує ефективність дії бета-адреноблокаторів та антигіпертензивних препаратів, збільшує ризик розвитку артеріальної гіпертензії та порушень з боку серцево-судинної системи. Одночасне застосування фенілефрину з симпатоміметичними амінами може підвищувати ризик розвитку побічних ефектів із боку серцево-судинної системи. Трициклічні антидепресанти посилюють симпатоміметичну дію фенілефрину, можуть збільшити ризик розвитку побічних ефектів із боку серцево-судинної системи. Одночасне застосування галотану з фенілефрином підвищує ризик розвитку шлуночкової аритмії. Фенілефрин знижує гіпотензивну дію гуанетидину, який, у свою чергу, посилює альфа-адреностимулюючу активність фенілефрину. Антидепресанти, протипаркінсонічні засоби, антипсихотичні засоби, фенотіазинові похідні підвищують ризик розвитку затримки сечі, сухості у роті, запорів. Одночасне призначення кортикостероїдів з фенілефрином збільшує ризик розвитку глаукоми. При одночасному застосуванні з дигоксином та серцевими глікозидами можливе підвищення ризику розвитку порушень серцевого ритму або серцевого нападу. Аскорбінова кислота збільшує ризик розвитку кристалурії при лікуванні саліцилатами та сульфаніламідами короткої дії, уповільнює виведення нирками кислот, збільшує виведення лікарських засобів, що мають лужну реакцію (в т.ч. алкалоїдів), знижує концентрацію у крові пероральних контрацептивів. Етанол сприяє розвитку гострого панкреатиту. Мієлотоксичні лікарські засоби посилюють прояв гематотоксичності препарату.ПередозуванняУ разі передозування препарату Колдрекс ХотРем (навіть при хорошому самопочутті) слід враховувати ризик виникнення відстрочених ознак серйозного пошкодження печінки. Симптоми, зумовлені парацетамолом: протягом 24 год – блідість шкірних покривів, нудота, блювання, анорексія, біль у животі; протягом 12-48 год можуть виявитися ознаки порушення функції печінки, ознаки порушення метаболізму глюкози та метаболічного ацидозу. Токсична дія у дорослих можлива після одномоментного прийому понад 10 г парацетамолу – підвищення активності печінкових трансаміназ, клінічна картина ураження печінки виявляється через 1-6 днів. У разі тяжкого отруєння може розвинутись тяжка печінкова недостатність аж до печінкової енцефалопатії, коми та смерті. Гостра ниркова недостатність з гострим некрозом канальців, яка діагносцується по сильному болю в ділянці нирок, гематурії та протеїнурії, може розвинутися і без тяжкого порушення функції печінки.Є повідомлення про випадки аритмії серця та панкреатиті при передозуванні парацетамолу. У ранній період симптоматика може бути обмежена лише нудотою та блюванням та може не відображати ступеня тяжкості передозування або ступеня ризику ураження внутрішніх органів. Лікування: протягом першої години після передбачуваного передозування доцільним є призначення активованого вугілля всередину. Через 4 або більше годин після передбачуваного передозування необхідно визначення концентрації парацетамолу в плазмі (раніше визначення концентрації парацетамолу може бути недостовірним). Специфічний антидот при отруєнні парацетамолом – ацетилцистеїн. Лікування ацетилцистеїном може проводитися аж до 24 годин після прийому парацетамолу, проте максимальний гепатопротекторний ефект можна отримати в перші 8 годин після передозування. Після цього ефективність антидоту різко падає. У разі необхідності ацетилцистеїн можна вводити внутрішньовенно. За відсутності блювоти альтернативним варіантом (при відсутності можливості швидкого отримання стаціонарної допомоги) є призначення метіоніну всередину.Лікування пацієнтів з вираженим порушенням функції печінки через 24 години після прийому парацетамолу повинно проводитися спільно з фахівцями токсикологічного центру або спеціалізованого відділення захворювань печінки. Симптоми, зумовлені фенілефрином: можливі дратівливість, біль голови, запаморочення, безсоння, підвищення артеріального тиску, нудота, блювання, підвищена збудливість, рефлекторна брадикардія. У тяжких випадках передозування можливий розвиток галюцинацій, сплутаності свідомості, судом, аритмії. Передозування фенілефрином може спричинити симптоми, подібні до побічної дії. Лікування: симптоматична терапія, при тяжкій артеріальній гіпертензії застосування альфа-адреноблокаторів, таких як фентоламін. Симптоми, зумовлені аскорбіновою кислотою: аскорбінова кислота у високих дозах (більше 3000 мг) може спричинити тимчасову осмотичну діарею та порушення роботи ШКТ, такі як нудота, дискомфорт у ділянці шлунка. Прояви передозування аскорбіновою кислотою можуть бути віднесені до категорії таких, що спричинені тяжким ураженням печінки внаслідок передозування парацетамолу. Лікування: симптоматичне, форсований діурез. За перших ознак передозування необхідно терміново звернутися за медичною допомогою, навіть за відсутності чітких симптомів отруєння.Запобіжні заходи та особливі вказівкиЯкщо у Вас одне з перелічених захворювань/станів/факторів ризику, перед прийомом препарату обов'язково проконсультуйтеся з лікарем: Доброякісні гіпербілірубінемії. Порушення функції печінки та нирок легкого та середнього ступеня тяжкості. Алкогольна хвороба печінки. Серцево-судинні захворювання, включаючи підвищений артеріальний тиск, облітеруючі захворювання судин (синдром Рейно). Феохромоцитома. Наявність тяжких інфекцій, зокрема сепсису, т.к. Прийом препарату може збільшити ризик метаболічного ацидозу. Пацієнти з дефіцитом глутатіону (зокрема, у вкрай виснажених пацієнтів, які страждають на анорексію, хронічний алкоголізм або пацієнтів з низьким індексом маси тіла). Одночасний прийом гіпотензивних засобів. Вагітність та період грудного вигодовування.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
218,00 грн
216,00 грн
Склад, форма випуску та упаковкаАктивна речовина: парацетамол 750 мг фенілефрину гідрохлорид 10 мг аскорбінова кислота 60 мг Допоміжні речовини: лимонна кислота - 600 мг, натрію сахаринат - 10 мг, натрію цитрат - 500 мг, лимонний ароматизатор PHS-163671 - 100 мг, ароматизатор медовий PFW PHS-050860 - 75 мг, ароматизатор медовий F2 626 – 50 мг, крохмаль кукурудзяний – 200 мг, аспартам – 50 мг, сахароза – 2468.5 мг.Опис лікарської формиПорошок для приготування розчину для вживання (лимонно-медовий) гетерогенний, від сірувато-білого з бежевим відтінком до світло-коричневого кольору з білими, світло-коричневими і темно-коричневими включеннями; приготований розчин - від світло-жовтого до світло-коричневого кольору з нерозчинними включеннями білого кольору та характерним запахом лимона та меду.ХарактеристикаЗасіб для усунення симптомів ГРЗ та "застуди" (ненаркотичний аналгетик+судинозвужувальний засіб+вітамін)Фармакотерапевтична групаКомбінований засіб, дія якого обумовлена компонентами, що входять до його складу. Парацетамол є знеболюючим та жарознижувальним засобом. Механізм його дії імовірно полягає у придушенні синтезу простагландинів, переважно у центральній нервовій системі. Парацетамол має надзвичайно малий вплив на синтез простагландинів у периферичних тканинах, він не змінює водно-електролітний обмін і не ушкоджує слизову оболонку шлунково-кишкового тракту. Дана властивість парацетамолу робить препарат особливо відповідним пацієнтам із захворюваннями шлунково-кишкового тракту в анамнезі (наприклад, пацієнтам із шлунково-кишковими кровотечами в анамнезі або пацієнтам похилого віку) або пацієнтам, які приймають супутнє медикаментозне лікування, при якому пригнічення синтезу периферичних простагландинів може бути. Фенілефрину гідрохлорид – симпатоміметичний засіб, дія якого спрямована на стимуляцію адренорецепторів (переважно α-адренорецепторів), що призводить до зменшення набряку слизової оболонки носа та полегшення носового дихання. Аскорбінова кислота (вітамін С) заповнює підвищену потребу у вітаміні С при «простудних» захворюваннях та грипі, особливо на початкових стадіях захворювання. Компоненти, що входять до складу препарату, не викликають сонливості і не порушують концентрації уваги.ФармакокінетикаПарацетамол швидко і практично повністю всмоктується із ШКТ, розподіл у рідинах організму відносно рівномірний. Метаболізується переважно у печінці з утворенням кількох метаболітів. T1/2 при прийомі терапевтичної дози становить 2-3 години. Основна кількість препарату виводиться після кон'югації в печінці. У незміненому вигляді виділяється трохи більше 3% отриманої дози парацетамолу. Фенілефрин погано всмоктується із ШКТ і піддається метаболізму при першому проходженні в кишечнику та печінці під дією МАО. При прийомі фенілефрину внутрішньо біодоступність препарату обмежена. Виводиться із сечею майже повністю у вигляді кон'югату сірчаної кислоти. Аскорбінова кислота добре всмоктується із ШКТ, зв'язування з білками плазми – 25%. Розподіл у тканинах організму широке. Метаболізується в печінці, виводиться із сечею у вигляді оксалату та у незміненому вигляді. Аскорбінова кислота, прийнята у надмірних кількостях, швидко виводиться у незміненому вигляді із сечею.ІнструкціяДля прийому всередину. Не перевищуйте вказану дозу! Слід застосовувати найменшу дозу, потрібну для досягнення ефекту! Мінімальний інтервал між прийомами препарату Колдрекс ХотРем повинен становити не менше 4 год. 1 пакетика висипати в кухоль, налити гарячої води, розмішати до розчинення. Якщо необхідно, додати холодної води та цукор. Дорослі (включаючи літніх) та діти віком від 12 років: Всередину, разова доза – 1 пакетик. Повторне застосування препарату можливе не раніше ніж через 4-6 годин і не більше 4 разів на добу. Максимальна добова доза не повинна перевищувати 4 пакетики. Максимальна тривалість застосування препарату без консультації з лікарем не повинна перевищувати 5 днів. Не приймати одночасно з іншими засобами, що містять парацетамол, деконгестантами і засобами для полегшення симптомів «застуди» і грипу, а також з етанолсодержащими засобами і напоями. Якщо прийом препарату симптоми захворювання зберігаються, необхідно звернутися до лікаря.Показання до застосуванняДля усунення симптомів ГРЗ та грипу, у т.ч.: підвищеної температури тіла; головного болю; озноб; болі в суглобах та м'язах; закладеності носа; біль у горлі та в пазухах носа.Протипоказання до застосуваннявиражені порушення функції печінки; виражені порушення функції нирок; гіпертиреоз (в т.ч. тиреотоксикоз); цукровий діабет; дефіцит сахарази/ізомальтази, нестерпність фруктози, синдром мальабсорбції глюкози/галактози, т.к. препарат містить сахарозу; захворювання серця (виражений стеноз гирла аорти, гострий інфаркт міокарда, тахіаритмії); артеріальна гіпертензія; одночасний прийом трициклічних антидепресантів, бета-адреноблокаторів, інгібіторів МАО та період до 14 днів після їх відміни; одночасний прийом інших парацетамолсодержащих засобів та засобів для полегшення симптомів застуди, грипу та закладеності носа; доброякісна гіперплазія передміхурової залози; закритокутова глаукома; дитячий вік до 12 років; - підвищена чутливість до компонентів препарату.Вагітність та лактаціяВагітність Препарат не слід застосовувати під час вагітності без попередньої консультації з лікарем! У дослідженнях, проведених на тваринах і людях, був виявлено будь-якого ризику застосування парацетамолу під час вагітності чи негативного на внутрішньоутробний розвиток плода. Достатніх даних про вплив препаратів, що містять фенілефрин, протягом вагітності відсутні. Період грудного вигодовування Препарат не слід застосовувати у період грудного вигодовування без попередньої консультації з лікарем! Парацетамол проникає через плацентарний бар'єр та у грудне молоко. У дослідженнях, проведених на людях, був виявлено будь-якого негативного на організм дитини при грудному вигодовуванні. Фенілефрин може проникати у грудне молоко.Побічна діяВизначення частоти побічних ефектів: дуже часто (≥1/10), часто (≥1/100 та <1/10), нечасто (≥1/1000 та <1/100), рідко (≥1/10 000 та <1 /1000), дуже рідко (≥1/100 000 та <1/10 000). У рекомендованих дозах препарат добре переноситься. Парацетамол рідко чинить побічну дію. З боку системи кровотворення: дуже рідко – тромбоцитопенія, лейкопенія, агранулоцитоз. Алергічні реакції: дуже рідко – анафілактичний шок, шкірний висип, кропив'янка, ангіоневротичний набряк, синдром Стівенса-Джонсона. З боку дихальної системи: дуже рідко – бронхоспазм у пацієнтів, чутливих до ацетилсаліцилової кислоти та інших нестероїдних протизапальних засобів. З боку печінки та жовчовивідних шляхів: дуже рідко – порушення функції печінки. При тривалому застосуванні з перевищенням рекомендованої дози може спостерігатися гепатотоксична та нефротоксична дія. Фенілефрин З боку нервової системи: часто – підвищена збудливість, головний біль, запаморочення, безсоння; дуже рідко – дратівливість, нервова напруга. З боку серцево-судинної системи: часто – підвищення АТ; рідко – тахікардія, відчуття серцебиття. З боку травної системи: часто – нудота, блювання. З боку органів чуття: рідко – мідріаз, гострий напад глаукоми здебільшого у пацієнтів із закритокутовою глаукомою. Алергічні реакції: рідко – шкірний висип, кропив'янка, алергічний дерматит. З боку сечовивідної системи: рідко – дизурія, затримка сечовипускання у пацієнтів із обструкцією вихідного отвору сечового міхура при гіпертрофії передміхурової залози. Аскорбінова кислота Частота розвитку побічних ефектів не встановлено. Алергічні реакції: висипання на шкірі, гіперемія шкіри. З боку травної системи: подразнення слизової оболонки ШКТ. З боку системи кровотворення: тромбоцитоз, гіперпротромбінемія, еритропенія, нейтрофільний лейкоцитоз. Інші: гіпокаліємія. При прийомі аскорбінової кислоти більше 600 мг на добу можлива помірна лакіурія. У разі виникнення побічних ефектів пацієнт повинен негайно припинити прийом препарату та якнайшвидше звернутися до лікаря. Якщо будь-які з вищезазначених побічних ефектів посилюються, або з'явилися будь-які інші побічні ефекти, пацієнт повинен повідомити про це лікаря.Взаємодія з лікарськими засобамиПарацетамол протягом тривалого часу посилює ефект непрямих антикоагулянтів (варфарин та інші кумарини), що збільшує ризик кровотеч. Епізодичний прийом разової дози препарату не впливає на дію непрямих антикоагулянтів. Індуктори ферментів мікросомального окиснення в печінці (барбітурати, дифенін, карбамазепін, рифампіцин, зидовудін, фенітоїн, етанол, флумецинол, фенілбутазон та трициклічні антидепресанти) підвищують ризик гепатотоксичної дії при передозуваннях та одночасному прийомі з пара. Інгібітори мікросомального окиснення (циметидин) знижують ризик гепатотоксичної дії. Парацетамол знижує ефективність діуретичних препаратів. Метоклопрамід і домперидон збільшують, а колестірамін знижує швидкість всмоктування парацетамолу. Парацетамол посилює ефекти інгібіторів МАО, седативних препаратів, етанолу. Фенілефрин при прийомі з інгібіторами МАО може призводити до підвищення артеріального тиску. Фенілефрин знижує ефективність дії бета-адреноблокаторів та антигіпертензивних препаратів, збільшує ризик розвитку артеріальної гіпертензії та порушень з боку серцево-судинної системи. Одночасне застосування фенілефрину з симпатоміметичними амінами може підвищувати ризик розвитку побічних ефектів із боку серцево-судинної системи. Трициклічні антидепресанти посилюють симпатоміметичну дію фенілефрину, можуть збільшити ризик розвитку побічних ефектів із боку серцево-судинної системи. Одночасне застосування галотану з фенілефрином підвищує ризик розвитку шлуночкової аритмії. Фенілефрин знижує гіпотензивну дію гуанетидину, який, у свою чергу, посилює альфа-адреностимулюючу активність фенілефрину. Антидепресанти, протипаркінсонічні засоби, антипсихотичні засоби, фенотіазинові похідні підвищують ризик розвитку затримки сечі, сухості у роті, запорів. Одночасне призначення кортикостероїдів з фенілефрином збільшує ризик розвитку глаукоми. При одночасному застосуванні з дигоксином та серцевими глікозидами можливе підвищення ризику розвитку порушень серцевого ритму або серцевого нападу. Аскорбінова кислота збільшує ризик розвитку кристалурії при лікуванні саліцилатами та сульфаніламідами короткої дії, уповільнює виведення нирками кислот, збільшує виведення лікарських засобів, що мають лужну реакцію (в т.ч. алкалоїдів), знижує концентрацію у крові пероральних контрацептивів. Етанол сприяє розвитку гострого панкреатиту. Мієлотоксичні лікарські засоби посилюють прояв гематотоксичності препарату.ПередозуванняУ разі передозування препарату Колдрекс ХотРем (навіть при хорошому самопочутті) слід враховувати ризик виникнення відстрочених ознак серйозного пошкодження печінки. Симптоми, зумовлені парацетамолом: протягом 24 год – блідість шкірних покривів, нудота, блювання, анорексія, біль у животі; протягом 12-48 год можуть виявитися ознаки порушення функції печінки, ознаки порушення метаболізму глюкози та метаболічного ацидозу. Токсична дія у дорослих можлива після одномоментного прийому понад 10 г парацетамолу – підвищення активності печінкових трансаміназ, клінічна картина ураження печінки виявляється через 1-6 днів. У разі тяжкого отруєння може розвинутись тяжка печінкова недостатність аж до печінкової енцефалопатії, коми та смерті. Гостра ниркова недостатність з гострим некрозом канальців, яка діагносцується по сильному болю в ділянці нирок, гематурії та протеїнурії, може розвинутися і без тяжкого порушення функції печінки.Є повідомлення про випадки аритмії серця та панкреатиті при передозуванні парацетамолу. У ранній період симптоматика може бути обмежена лише нудотою та блюванням та може не відображати ступеня тяжкості передозування або ступеня ризику ураження внутрішніх органів. Лікування: протягом першої години після передбачуваного передозування доцільним є призначення активованого вугілля всередину. Через 4 або більше годин після передбачуваного передозування необхідно визначення концентрації парацетамолу в плазмі (раніше визначення концентрації парацетамолу може бути недостовірним). Специфічний антидот при отруєнні парацетамолом – ацетилцистеїн. Лікування ацетилцистеїном може проводитися аж до 24 годин після прийому парацетамолу, проте максимальний гепатопротекторний ефект можна отримати в перші 8 годин після передозування. Після цього ефективність антидоту різко падає. У разі необхідності ацетилцистеїн можна вводити внутрішньовенно. За відсутності блювоти альтернативним варіантом (при відсутності можливості швидкого отримання стаціонарної допомоги) є призначення метіоніну всередину.Лікування пацієнтів з вираженим порушенням функції печінки через 24 години після прийому парацетамолу повинно проводитися спільно з фахівцями токсикологічного центру або спеціалізованого відділення захворювань печінки. Симптоми, зумовлені фенілефрином: можливі дратівливість, біль голови, запаморочення, безсоння, підвищення артеріального тиску, нудота, блювання, підвищена збудливість, рефлекторна брадикардія. У тяжких випадках передозування можливий розвиток галюцинацій, сплутаності свідомості, судом, аритмії. Передозування фенілефрином може спричинити симптоми, подібні до побічної дії. Лікування: симптоматична терапія, при тяжкій артеріальній гіпертензії застосування альфа-адреноблокаторів, таких як фентоламін. Симптоми, зумовлені аскорбіновою кислотою: аскорбінова кислота у високих дозах (більше 3000 мг) може спричинити тимчасову осмотичну діарею та порушення роботи ШКТ, такі як нудота, дискомфорт у ділянці шлунка. Прояви передозування аскорбіновою кислотою можуть бути віднесені до категорії таких, що спричинені тяжким ураженням печінки внаслідок передозування парацетамолу. Лікування: симптоматичне, форсований діурез. За перших ознак передозування необхідно терміново звернутися за медичною допомогою, навіть за відсутності чітких симптомів отруєння.Запобіжні заходи та особливі вказівкиЯкщо у Вас одне з перелічених нижче захворювань/станів/факторів ризику, перед прийомом препарату обов'язково проконсультуйтеся з лікарем: доброякісні гіпербілірубінемії; порушення функції печінки та нирок легкого та середнього ступеня тяжкості; алкогольна хвороба печінки; стенозуюча виразка шлунка та/або дванадцятипалої кишки; захворювання простати та проблеми з сечовипусканням; серцево-судинні захворювання, включаючи підвищений артеріальний тиск, облітеруючі захворювання судин (синдром Рейно); глаукома (виключаючи закритокутову глаукому); феохромоцитома; наявність тяжких інфекцій, зокрема сепсису, т.к. прийом препарату може збільшити ризик метаболічного ацидозу; пацієнти з дефіцитом глутатіону (зокрема, у вкрай виснажених пацієнтів, які страждають на анорексію, хронічний алкоголізм або пацієнтів з низьким індексом маси тіла); період вагітності та період грудного вигодовування.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
309,00 грн
204,00 грн
Склад, форма випуску та упаковкаАктивна речовина: парацетамол 1000 мг фенілефрину гідрохлорид 10 мг аскорбінова кислота 40 мг Допоміжні речовини: сахароза - 3725 мг, лимонна кислота - 680 мг, натрію цитрат - 430 мг, крохмаль кукурудзяний - 200 мг, ароматизатор лимонний - 200 мг, натрію цикламат - 79 мг, натрію сахаринат - 54 мг, 7 мг, кремнію діоксид колоїдний – 2 мг.Опис лікарської формиПорошок для приготування розчину для вживання (лимонний) світло-жовтого кольору, із запахом лимона; приготований розчин каламутний, жовтувато-зеленого кольору, із запахом лимона, без поверхневої піни та твердих включень.ХарактеристикаЗасіб для усунення симптомів ГРЗ та "застуди" (ненаркотичний аналгетик+судинозвужувальний засіб+вітамін)Фармакотерапевтична групаКомбінований засіб, дія якого обумовлена компонентами, що входять до його складу. Парацетамол є знеболюючим та жарознижувальним засобом. Механізм його дії імовірно полягає у придушенні синтезу простагландинів, переважно у центральній нервовій системі. Парацетамол має надзвичайно малий вплив на синтез простагландинів у периферичних тканинах, він не змінює водно-електролітний обмін і не ушкоджує слизову оболонку шлунково-кишкового тракту. Дана властивість парацетамолу робить препарат особливо відповідним пацієнтам із захворюваннями шлунково-кишкового тракту в анамнезі (наприклад, пацієнтам із шлунково-кишковими кровотечами в анамнезі або пацієнтам похилого віку) або пацієнтам, які приймають супутнє медикаментозне лікування, при якому пригнічення синтезу периферичних простагландинів може бути. Фенілефрину гідрохлорид – симпатоміметичний засіб, дія якого спрямована на стимуляцію адренорецепторів (переважно α-адренорецепторів), що призводить до зменшення набряку слизової оболонки носа та полегшення носового дихання. Аскорбінова кислота (вітамін С) заповнює підвищену потребу у вітаміні С при «простудних» захворюваннях та грипі, особливо на початкових стадіях захворювання. Компоненти, що входять до складу препарату, не викликають сонливості і не порушують концентрації уваги.ФармакокінетикаПарацетамол Швидко та практично повністю всмоктується із ШКТ, розподіл у рідинах організму відносно рівномірний. Метаболізується переважно у печінці з утворенням кількох метаболітів. T1/2 при прийомі терапевтичної дози становить 2-3 години. Основна кількість препарату виводиться після кон'югації в печінці. У незміненому вигляді виділяється трохи більше 3% отриманої дози парацетамолу. Фенілефрин Погано всмоктується із ШКТ і піддається метаболізму при "першому проходженні" в кишечнику та печінці під дією МАО. При прийомі фенілефрину внутрішньо біодоступність препарату обмежена. Виводиться із сечею майже повністю у вигляді кон'югату сірчаної кислоти. Аскорбінова кислота Добре всмоктується із ШКТ, зв'язування з білками плазми – 25%. Розподіл у тканинах організму широке. Метаболізується в печінці, виводиться із сечею у вигляді оксалату та у незміненому вигляді. Аскорбінова кислота, прийнята у надмірних кількостях, швидко виводиться у незміненому вигляді із сечею.ІнструкціяДля прийому всередину. Не перевищуйте вказану дозу! Слід застосовувати найменшу дозу, потрібну для досягнення ефекту! Мінімальний інтервал між прийомами препарату Колдрекс МаксГріпп повинен становити 4 год. Вміст одного пакетика помістіть у кухоль і налийте половину кухля гарячої води. Розмішайте до розчинення. Додайте холодної води, якщо необхідно, і цукру до смаку. Дорослі: внутрішньо, разова доза – 1 пакетик. Повторне застосування препарату можливе не раніше ніж через 4-6 годин і не більше 4 разів на добу. Максимальна добова доза не повинна перевищувати 4 пакетики. Максимальна тривалість застосування препарату без консультації з лікарем трохи більше 5 днів. Не приймати одночасно з іншими засобами, що містять парацетамол, деконгестантами і засобами для полегшення симптомів «застуди» і грипу, а також з етанолсодержащими засобами і напоями. Якщо прийом препарату симптоми захворювання зберігаються, необхідно звернутися до лікаря.Показання до застосуванняУсунення симптомів застуди та грипу: підвищеної температури тіла; головного болю; озноб; болі в суглобах та м'язах; закладеності носа; біль у горлі; біль у пазухах носа.Протипоказання до застосування- підвищена чутливість до компонентів препарату; тяжкі захворювання печінки; тяжкі захворювання нирок; захворювання системи кровотворення; тиреотоксикоз; артеріальна гіпертензія; захворювання серця (виражений стеноз гирла аорти, гострий інфаркт міокарда, тахіаритмії); гіперплазія передміхурової залози; закритокутова глаукома; цукровий діабет; захворювання, що з спадковим порушенням всмоктування цукру, т.к. кожен пакетик містить 4 г цукрози; генетичну відсутність глюкозо-6-фосфатдегідрогенази; дефіцит сахарази/ізомальтази, непереносимість фруктози, глюкозогалактозна мальабсорбція, т.к. до складу препарату входить сахароза; одночасний прийом трициклічних антидепресантів, бета-адреноблокаторів, інгібіторів МАО та період до 14 днів після їх відміни; вагітність; лактація (грудне вигодовування); дитячий та підлітковий вік до 18 років.Вагітність та лактаціяВагітність Препарат не слід застосовувати під час вагітності без попередньої консультації з лікарем! У дослідженнях, проведених на тваринах і людях, був виявлено будь-якого ризику застосування парацетамолу під час вагітності чи негативного на внутрішньоутробний розвиток плода. Достатніх даних про вплив препаратів, що містять фенілефрин, протягом вагітності відсутні. Максимальна добова доза аскорбінової кислоти при вагітності становить 2000 мг, що значно перевищує максимальну добову дозу препарату, тому прийом препарату у вагітних, можливо, не пов'язаний з ризиком виникнення побічних ефектів з боку аскорбінової кислоти. Період грудного вигодовування Препарат не слід застосовувати у період грудного вигодовування без попередньої консультації з лікарем! Парацетамол проникає через плацентарний бар'єр та у грудне молоко. У дослідженнях, проведених на людях, був виявлено будь-якого негативного на організм дитини при грудному вигодовуванні. Фенілефрин може проникати у грудне молоко. Максимальна добова доза аскорбінової кислоти в період грудного вигодовування становить 2000 мг, що значно перевищує максимальну добову дозу препарату, тому прийом препарату у жінок у період грудного вигодовування не пов'язаний з побічних ефектів з боку аскорбінової кислоти.Побічна діяВизначення частоти побічних ефектів: дуже часто (≥1/10), часто (≥1/100 та <1/10), нечасто (≥1/1000 та <1/100), рідко (≥1/10 000 та <1 /1000), дуже рідко (≥1/100 000 та <1/10 000). У рекомендованих дозах препарат добре переноситься. Парацетамол рідко чинить побічну дію. З боку системи кровотворення: дуже рідко – тромбоцитопенія, лейкопенія, агранулоцитоз. Алергічні реакції: дуже рідко – анафілактичний шок, шкірний висип, кропив'янка, ангіоневротичний набряк, синдром Стівенса-Джонсона. З боку дихальної системи: дуже рідко – бронхоспазм у пацієнтів, чутливих до ацетилсаліцилової кислоти та інших нестероїдних протизапальних засобів. З боку печінки та жовчовивідних шляхів: дуже рідко – порушення функції печінки. З боку сечовидільної системи: при тривалому застосуванні з перевищенням рекомендованої дози може спостерігатися нефротоксична дія. Фенілефрин З боку нервової системи: дуже рідко – нервозність, біль голови, запаморочення, безсоння. З боку серцево-судинної системи: дуже рідко – підвищення артеріального тиску, тахікардія, відчуття серцебиття. З боку травної системи: дуже рідко – нудота, блювання. З боку органів чуття: дуже рідко – мідріаз, гострий напад глаукоми здебільшого у пацієнтів із закритокутовою глаукомою. Алергічні реакції: дуже рідко – шкірний висип, кропив'янка, алергічний дерматит. З боку сечовидільної системи: дуже рідко – дизурія, затримка сечовипускання у пацієнтів з обструкцією вихідного отвору сечового міхура при гіпертрофії передміхурової залози. Аскорбінова кислота Частота розвитку побічних ефектів не встановлено. Алергічні реакції: висипання на шкірі, гіперемія шкіри. З боку травної системи: подразнення слизової оболонки ШКТ. З боку системи кровотворення: тромбоцитоз, гіперпротромбінемія, еритропенія, нейтрофільний лейкоцитоз. Інші: гіпокаліємія. При прийомі аскорбінової кислоти більше 600 мг на добу можлива помірна лакіурія. У разі виникнення побічних ефектів пацієнт повинен негайно припинити прийом препарату та якнайшвидше звернутися до лікаря. Якщо будь-які з вищезазначених побічних ефектів посилюються, або з'явилися будь-які інші побічні ефекти, пацієнт повинен повідомити про це лікаря.Взаємодія з лікарськими засобамиПарацетамол протягом тривалого часу посилює ефект непрямих антикоагулянтів (варфарин та інші кумарини), що збільшує ризик кровотеч. Епізодичний прийом разової дози препарату не впливає на дію непрямих антикоагулянтів. Індуктори ферментів мікросомального окиснення в печінці (барбітурати, дифенін, карбамазепін, рифампіцин, зидовудін, фенітоїн, етанол, флумецинол, фенілбутазон та трициклічні антидепресанти) підвищують ризик гепатотоксичної дії при передозуваннях та одночасному прийомі з пара. Інгібітори мікросомального окиснення (циметидин) знижують ризик гепатотоксичної дії. Парацетамол знижує ефективність діуретичних препаратів. Метоклопрамід і домперидон збільшують, а колестірамін знижує швидкість всмоктування парацетамолу. Парацетамол посилює ефекти інгібіторів МАО, седативних препаратів, етанолу. Фенілефрин при прийомі з інгібіторами МАО може призводити до підвищення артеріального тиску. Фенілефрин знижує ефективність дії бета-адреноблокаторів та антигіпертензивних препаратів, збільшує ризик розвитку артеріальної гіпертензії та порушень з боку серцево-судинної системи. Одночасне застосування фенілефрину з симпатоміметичними амінами може підвищувати ризик розвитку побічних ефектів із боку серцево-судинної системи. Трициклічні антидепресанти посилюють симпатоміметичну дію фенілефрину, можуть збільшити ризик розвитку побічних ефектів із боку серцево-судинної системи. Одночасне застосування галотану з фенілефрином підвищує ризик розвитку шлуночкової аритмії. Фенілефрин знижує гіпотензивну дію гуанетидину, який, у свою чергу, посилює альфа-адреностимулюючу активність фенілефрину. Антидепресанти, протипаркінсонічні засоби, антипсихотичні засоби, фенотіазинові похідні підвищують ризик розвитку затримки сечі, сухості у роті, запорів. Одночасне призначення кортикостероїдів з фенілефрином збільшує ризик розвитку глаукоми. При одночасному застосуванні з дигоксином та серцевими глікозидами можливе підвищення ризику розвитку порушень серцевого ритму або серцевого нападу. Аскорбінова кислота збільшує ризик розвитку кристалурії при лікуванні саліцилатами та сульфаніламідами короткої дії, уповільнює виведення нирками кислот, збільшує виведення лікарських засобів, що мають лужну реакцію (в т.ч. алкалоїдів), знижує концентрацію у крові пероральних контрацептивів. Етанол сприяє розвитку гострого панкреатиту. Мієлотоксичні лікарські засоби посилюють прояв гематотоксичності препарату.ПередозуванняУ разі передозування препарату Колдрекс® МаксГріпп (навіть за хорошого самопочуття) слід враховувати ризик виникнення відстрочених ознак серйозного пошкодження печінки. Передозування обумовлене, як правило, парацетамолом. Поразка печінки у дорослих можлива при прийомі ≥ 10 г парацетамолу. Прийом ≥ 5 г парацетамолу може призвести до ураження печінки у пацієнтів, які мають такі фактори ризику: -тривале лікування карбамазепіном, фенобарбіталом, фенітоїном, примідоном, рифампіцином, препаратами звіробою продірявленого, або іншими препаратами, що стимулюють ферменти печінки; регулярне вживання алкоголю у надлишкових кількостях; дефіцит глутатіону (внаслідок порушення харчування, муковісцидозу, ВІЛ-інфекції, голодування, виснаження). Симптоми (обумовлені парацетамолом): протягом 24 годин можливі блідість шкірних покривів, нудота, блювання, анорексія, біль у животі; протягом 12-48 год можуть виявитися ознаки порушення функції печінки, ознаки порушення метаболізму глюкози та метаболічного ацидозу. У разі тяжкого отруєння може розвинутись тяжка печінкова недостатність аж до печінкової енцефалопатії, коми та смерті. Гостра ниркова недостатність з гострим некрозом канальців, яка діагностується через сильний біль у ділянці нирок, гематурії та протеїнурії, може розвинутися і без тяжкого порушення функції печінки. Є повідомлення про випадки аритмії серця та панкреатиті при передозуванні парацетамолу. У ранній період симптоматика може бути обмежена лише нудотою та блюванням та може не відображати ступеня тяжкості передозування або ступеня ризику ураження внутрішніх органів. Лікування: протягом першої години після передбачуваного передозування доцільним є призначення активованого вугілля всередину. Через 4 або більше годин після передбачуваного передозування необхідно визначення концентрації парацетамолу в плазмі (раніше визначення концентрації парацетамолу може бути недостовірним). Антидотом є ацетилцистеїн. Лікування ацетилцистеїном може проводитися аж до 24 годин після прийому парацетамолу, проте максимальний гепатопротекторний ефект можна отримати в перші 8 годин після передозування. Після цього ефективність антидоту різко падає. У разі необхідності ацетилцистеїн можна вводити внутрішньовенно. За відсутності блювоти альтернативним варіантом (при відсутності можливості швидкого отримання стаціонарної допомоги) є призначення метіоніну всередину.Лікування пацієнтів з вираженим порушенням функції печінки через 24 години після прийому парацетамолу повинно проводитися спільно з фахівцями токсикологічного центру або спеціалізованого відділення захворювань печінки. За перших ознак передозування необхідно терміново звернутися за медичною допомогою, навіть за відсутності чітких симптомів отруєння. Симптоми, зумовлені фенілефрином: дратівливість, біль голови, запаморочення, безсоння, підвищення артеріального тиску, нудота, блювання, підвищена збудливість, рефлекторна брадикардія. У тяжких випадках передозування можливий розвиток галюцинацій, сплутаності свідомості, судом, аритмії. Передозування фенілефрином може спричинити симптоми, подібні до побічної дії. Лікування: симптоматична терапія, при тяжкій артеріальній гіпертензії застосування альфа-адреноблокаторів, таких як фентоламін. Симптоми обумовлені аскорбіновою кислотою: при застосуванні більше 1 г – головний біль, підвищення збудливості ЦНС, безсоння, нудота, блювання, діарея, гіперацидний гастрит, пошкодження слизової оболонки шлунково-кишкового тракту, пригнічення функції інсулярного апарату підшлункової залози (гіперглікокурія, з кальцію оксалату), пошкодження гломерулярного апарату нирок, зниження проникності капілярів (можливе погіршення трофіки тканин, підвищення артеріального тиску, гіперкоагуляція, розвиток мікроангіопатій). Аскорбінова кислота у високих дозах (більше 3000 мг) може спричинити тимчасову осмотичну діарею та порушення роботи ШКТ, такі як нудота, дискомфорт у ділянці шлунка. Прояви передозування аскорбіновою кислотою можуть бути віднесені до категорії таких, що спричинені тяжким ураженням печінки внаслідок передозування парацетамолу. Лікування: симптоматичне, форсований діурез.Запобіжні заходи та особливі вказівкиЯкщо у Вас одне з перелічених захворювань/станів/факторів ризику, перед прийомом препарату обов'язково проконсультуйтеся з лікарем: Доброякісні гіпербілірубінемії. Порушення функції печінки та нирок легкого та середнього ступеня тяжкості. Гострий гепатит. Алкогольна хвороба печінки. Утруднення сечовипускання. Пилородуоденальна обструкція. Виразка шлунка і \ або дванадцятипалої кишки. Бронхіальна астма. Серцево-судинні захворювання, включаючи підвищений артеріальний тиск, облітеруючі захворювання судин (синдром Рейно). Феохромоцитома. Наявність тяжких інфекцій, зокрема сепсису, т.к. Прийом препарату може збільшити ризик метаболічного ацидозу. Пацієнти з дефіцитом глутатіону (зокрема, у вкрай виснажених пацієнтів, які страждають на анорексію, хронічний алкоголізм або пацієнтів з низьким індексом маси тіла). Одночасний прийом гіпотензивних засобів.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
253,00 грн
209,00 грн
Склад, форма випуску та упаковкаАктивна речовина: парацетамол 1000 мг фенілефрину гідрохлорид 10 мг аскорбінова кислота 40 мг Допоміжні речовини: сахароза - 3725 мг, лимонна кислота - 680 мг, натрію цитрат - 430 мг, крохмаль кукурудзяний - 200 мг, ароматизатор лимонний - 200 мг, натрію цикламат - 79 мг, натрію сахаринат - 54 мг, 7 мг, кремнію діоксид колоїдний – 2 мг.Опис лікарської формиПорошок для приготування розчину для вживання (лимонний) світло-жовтого кольору, із запахом лимона; приготований розчин каламутний, жовтувато-зеленого кольору, із запахом лимона, без поверхневої піни та твердих включень.ХарактеристикаЗасіб для усунення симптомів ГРЗ та "застуди" (ненаркотичний аналгетик+судинозвужувальний засіб+вітамін)Фармакотерапевтична групаКомбінований засіб, дія якого обумовлена компонентами, що входять до його складу. Парацетамол є знеболюючим та жарознижувальним засобом. Механізм його дії імовірно полягає у придушенні синтезу простагландинів, переважно у центральній нервовій системі. Парацетамол має надзвичайно малий вплив на синтез простагландинів у периферичних тканинах, він не змінює водно-електролітний обмін і не ушкоджує слизову оболонку шлунково-кишкового тракту. Дана властивість парацетамолу робить препарат особливо відповідним пацієнтам із захворюваннями шлунково-кишкового тракту в анамнезі (наприклад, пацієнтам із шлунково-кишковими кровотечами в анамнезі або пацієнтам похилого віку) або пацієнтам, які приймають супутнє медикаментозне лікування, при якому пригнічення синтезу периферичних простагландинів може бути. Фенілефрину гідрохлорид – симпатоміметичний засіб, дія якого спрямована на стимуляцію адренорецепторів (переважно α-адренорецепторів), що призводить до зменшення набряку слизової оболонки носа та полегшення носового дихання. Аскорбінова кислота (вітамін С) заповнює підвищену потребу у вітаміні С при «простудних» захворюваннях та грипі, особливо на початкових стадіях захворювання. Компоненти, що входять до складу препарату, не викликають сонливості і не порушують концентрації уваги.ФармакокінетикаПарацетамол Швидко та практично повністю всмоктується із ШКТ, розподіл у рідинах організму відносно рівномірний. Метаболізується переважно у печінці з утворенням кількох метаболітів. T1/2 при прийомі терапевтичної дози становить 2-3 години. Основна кількість препарату виводиться після кон'югації в печінці. У незміненому вигляді виділяється трохи більше 3% отриманої дози парацетамолу. Фенілефрин Погано всмоктується із ШКТ і піддається метаболізму при "першому проходженні" в кишечнику та печінці під дією МАО. При прийомі фенілефрину внутрішньо біодоступність препарату обмежена. Виводиться із сечею майже повністю у вигляді кон'югату сірчаної кислоти. Аскорбінова кислота Добре всмоктується із ШКТ, зв'язування з білками плазми – 25%. Розподіл у тканинах організму широке. Метаболізується в печінці, виводиться із сечею у вигляді оксалату та у незміненому вигляді. Аскорбінова кислота, прийнята у надмірних кількостях, швидко виводиться у незміненому вигляді із сечею.ІнструкціяДля прийому всередину. Не перевищуйте вказану дозу! Слід застосовувати найменшу дозу, потрібну для досягнення ефекту! Мінімальний інтервал між прийомами препарату Колдрекс МаксГріпп повинен становити 4 год. Вміст одного пакетика помістіть у кухоль і налийте половину кухля гарячої води. Розмішайте до розчинення. Додайте холодної води, якщо необхідно, і цукру до смаку. Дорослі: внутрішньо, разова доза – 1 пакетик. Повторне застосування препарату можливе не раніше ніж через 4-6 годин і не більше 4 разів на добу. Максимальна добова доза не повинна перевищувати 4 пакетики. Максимальна тривалість застосування препарату без консультації з лікарем трохи більше 5 днів. Не приймати одночасно з іншими засобами, що містять парацетамол, деконгестантами і засобами для полегшення симптомів «застуди» і грипу, а також з етанолсодержащими засобами і напоями. Якщо прийом препарату симптоми захворювання зберігаються, необхідно звернутися до лікаря.Показання до застосуванняУсунення симптомів застуди та грипу: підвищеної температури тіла; головного болю; озноб; болі в суглобах та м'язах; закладеності носа; біль у горлі; біль у пазухах носа.Протипоказання до застосування- підвищена чутливість до компонентів препарату; тяжкі захворювання печінки; тяжкі захворювання нирок; захворювання системи кровотворення; тиреотоксикоз; артеріальна гіпертензія; захворювання серця (виражений стеноз гирла аорти, гострий інфаркт міокарда, тахіаритмії); гіперплазія передміхурової залози; закритокутова глаукома; цукровий діабет; захворювання, що з спадковим порушенням всмоктування цукру, т.к. кожен пакетик містить 4 г цукрози; генетичну відсутність глюкозо-6-фосфатдегідрогенази; дефіцит сахарази/ізомальтази, непереносимість фруктози, глюкозогалактозна мальабсорбція, т.к. до складу препарату входить сахароза; одночасний прийом трициклічних антидепресантів, бета-адреноблокаторів, інгібіторів МАО та період до 14 днів після їх відміни; вагітність; лактація (грудне вигодовування); дитячий та підлітковий вік до 18 років.Вагітність та лактаціяВагітність Препарат не слід застосовувати під час вагітності без попередньої консультації з лікарем! У дослідженнях, проведених на тваринах і людях, був виявлено будь-якого ризику застосування парацетамолу під час вагітності чи негативного на внутрішньоутробний розвиток плода. Достатніх даних про вплив препаратів, що містять фенілефрин, протягом вагітності відсутні. Максимальна добова доза аскорбінової кислоти при вагітності становить 2000 мг, що значно перевищує максимальну добову дозу препарату, тому прийом препарату у вагітних, можливо, не пов'язаний з ризиком виникнення побічних ефектів з боку аскорбінової кислоти. Період грудного вигодовування Препарат не слід застосовувати у період грудного вигодовування без попередньої консультації з лікарем! Парацетамол проникає через плацентарний бар'єр та у грудне молоко. У дослідженнях, проведених на людях, був виявлено будь-якого негативного на організм дитини при грудному вигодовуванні. Фенілефрин може проникати у грудне молоко. Максимальна добова доза аскорбінової кислоти в період грудного вигодовування становить 2000 мг, що значно перевищує максимальну добову дозу препарату, тому прийом препарату у жінок у період грудного вигодовування не пов'язаний з побічних ефектів з боку аскорбінової кислоти.Побічна діяВизначення частоти побічних ефектів: дуже часто (≥1/10), часто (≥1/100 та <1/10), нечасто (≥1/1000 та <1/100), рідко (≥1/10 000 та <1 /1000), дуже рідко (≥1/100 000 та <1/10 000). У рекомендованих дозах препарат добре переноситься. Парацетамол рідко чинить побічну дію. З боку системи кровотворення: дуже рідко – тромбоцитопенія, лейкопенія, агранулоцитоз. Алергічні реакції: дуже рідко – анафілактичний шок, шкірний висип, кропив'янка, ангіоневротичний набряк, синдром Стівенса-Джонсона. З боку дихальної системи: дуже рідко – бронхоспазм у пацієнтів, чутливих до ацетилсаліцилової кислоти та інших нестероїдних протизапальних засобів. З боку печінки та жовчовивідних шляхів: дуже рідко – порушення функції печінки. З боку сечовидільної системи: при тривалому застосуванні з перевищенням рекомендованої дози може спостерігатися нефротоксична дія. Фенілефрин З боку нервової системи: дуже рідко – нервозність, біль голови, запаморочення, безсоння. З боку серцево-судинної системи: дуже рідко – підвищення артеріального тиску, тахікардія, відчуття серцебиття. З боку травної системи: дуже рідко – нудота, блювання. З боку органів чуття: дуже рідко – мідріаз, гострий напад глаукоми здебільшого у пацієнтів із закритокутовою глаукомою. Алергічні реакції: дуже рідко – шкірний висип, кропив'янка, алергічний дерматит. З боку сечовидільної системи: дуже рідко – дизурія, затримка сечовипускання у пацієнтів з обструкцією вихідного отвору сечового міхура при гіпертрофії передміхурової залози. Аскорбінова кислота Частота розвитку побічних ефектів не встановлено. Алергічні реакції: висипання на шкірі, гіперемія шкіри. З боку травної системи: подразнення слизової оболонки ШКТ. З боку системи кровотворення: тромбоцитоз, гіперпротромбінемія, еритропенія, нейтрофільний лейкоцитоз. Інші: гіпокаліємія. При прийомі аскорбінової кислоти більше 600 мг на добу можлива помірна лакіурія. У разі виникнення побічних ефектів пацієнт повинен негайно припинити прийом препарату та якнайшвидше звернутися до лікаря. Якщо будь-які з вищезазначених побічних ефектів посилюються, або з'явилися будь-які інші побічні ефекти, пацієнт повинен повідомити про це лікаря.Взаємодія з лікарськими засобамиПарацетамол протягом тривалого часу посилює ефект непрямих антикоагулянтів (варфарин та інші кумарини), що збільшує ризик кровотеч. Епізодичний прийом разової дози препарату не впливає на дію непрямих антикоагулянтів. Індуктори ферментів мікросомального окиснення в печінці (барбітурати, дифенін, карбамазепін, рифампіцин, зидовудін, фенітоїн, етанол, флумецинол, фенілбутазон та трициклічні антидепресанти) підвищують ризик гепатотоксичної дії при передозуваннях та одночасному прийомі з пара. Інгібітори мікросомального окиснення (циметидин) знижують ризик гепатотоксичної дії. Парацетамол знижує ефективність діуретичних препаратів. Метоклопрамід і домперидон збільшують, а колестірамін знижує швидкість всмоктування парацетамолу. Парацетамол посилює ефекти інгібіторів МАО, седативних препаратів, етанолу. Фенілефрин при прийомі з інгібіторами МАО може призводити до підвищення артеріального тиску. Фенілефрин знижує ефективність дії бета-адреноблокаторів та антигіпертензивних препаратів, збільшує ризик розвитку артеріальної гіпертензії та порушень з боку серцево-судинної системи. Одночасне застосування фенілефрину з симпатоміметичними амінами може підвищувати ризик розвитку побічних ефектів із боку серцево-судинної системи. Трициклічні антидепресанти посилюють симпатоміметичну дію фенілефрину, можуть збільшити ризик розвитку побічних ефектів із боку серцево-судинної системи. Одночасне застосування галотану з фенілефрином підвищує ризик розвитку шлуночкової аритмії. Фенілефрин знижує гіпотензивну дію гуанетидину, який, у свою чергу, посилює альфа-адреностимулюючу активність фенілефрину. Антидепресанти, протипаркінсонічні засоби, антипсихотичні засоби, фенотіазинові похідні підвищують ризик розвитку затримки сечі, сухості у роті, запорів. Одночасне призначення кортикостероїдів з фенілефрином збільшує ризик розвитку глаукоми. При одночасному застосуванні з дигоксином та серцевими глікозидами можливе підвищення ризику розвитку порушень серцевого ритму або серцевого нападу. Аскорбінова кислота збільшує ризик розвитку кристалурії при лікуванні саліцилатами та сульфаніламідами короткої дії, уповільнює виведення нирками кислот, збільшує виведення лікарських засобів, що мають лужну реакцію (в т.ч. алкалоїдів), знижує концентрацію у крові пероральних контрацептивів. Етанол сприяє розвитку гострого панкреатиту. Мієлотоксичні лікарські засоби посилюють прояв гематотоксичності препарату.ПередозуванняУ разі передозування препарату Колдрекс® МаксГріпп (навіть за хорошого самопочуття) слід враховувати ризик виникнення відстрочених ознак серйозного пошкодження печінки. Передозування обумовлене, як правило, парацетамолом. Поразка печінки у дорослих можлива при прийомі ≥ 10 г парацетамолу. Прийом ≥ 5 г парацетамолу може призвести до ураження печінки у пацієнтів, які мають такі фактори ризику: -тривале лікування карбамазепіном, фенобарбіталом, фенітоїном, примідоном, рифампіцином, препаратами звіробою продірявленого, або іншими препаратами, що стимулюють ферменти печінки; регулярне вживання алкоголю у надлишкових кількостях; дефіцит глутатіону (внаслідок порушення харчування, муковісцидозу, ВІЛ-інфекції, голодування, виснаження). Симптоми (обумовлені парацетамолом): протягом 24 годин можливі блідість шкірних покривів, нудота, блювання, анорексія, біль у животі; протягом 12-48 год можуть виявитися ознаки порушення функції печінки, ознаки порушення метаболізму глюкози та метаболічного ацидозу. У разі тяжкого отруєння може розвинутись тяжка печінкова недостатність аж до печінкової енцефалопатії, коми та смерті. Гостра ниркова недостатність з гострим некрозом канальців, яка діагностується через сильний біль у ділянці нирок, гематурії та протеїнурії, може розвинутися і без тяжкого порушення функції печінки. Є повідомлення про випадки аритмії серця та панкреатиті при передозуванні парацетамолу. У ранній період симптоматика може бути обмежена лише нудотою та блюванням та може не відображати ступеня тяжкості передозування або ступеня ризику ураження внутрішніх органів. Лікування: протягом першої години після передбачуваного передозування доцільним є призначення активованого вугілля всередину. Через 4 або більше годин після передбачуваного передозування необхідно визначення концентрації парацетамолу в плазмі (раніше визначення концентрації парацетамолу може бути недостовірним). Антидотом є ацетилцистеїн. Лікування ацетилцистеїном може проводитися аж до 24 годин після прийому парацетамолу, проте максимальний гепатопротекторний ефект можна отримати в перші 8 годин після передозування. Після цього ефективність антидоту різко падає. У разі необхідності ацетилцистеїн можна вводити внутрішньовенно. За відсутності блювоти альтернативним варіантом (при відсутності можливості швидкого отримання стаціонарної допомоги) є призначення метіоніну всередину.Лікування пацієнтів з вираженим порушенням функції печінки через 24 години після прийому парацетамолу повинно проводитися спільно з фахівцями токсикологічного центру або спеціалізованого відділення захворювань печінки. За перших ознак передозування необхідно терміново звернутися за медичною допомогою, навіть за відсутності чітких симптомів отруєння. Симптоми, зумовлені фенілефрином: дратівливість, біль голови, запаморочення, безсоння, підвищення артеріального тиску, нудота, блювання, підвищена збудливість, рефлекторна брадикардія. У тяжких випадках передозування можливий розвиток галюцинацій, сплутаності свідомості, судом, аритмії. Передозування фенілефрином може спричинити симптоми, подібні до побічної дії. Лікування: симптоматична терапія, при тяжкій артеріальній гіпертензії застосування альфа-адреноблокаторів, таких як фентоламін. Симптоми обумовлені аскорбіновою кислотою: при застосуванні більше 1 г – головний біль, підвищення збудливості ЦНС, безсоння, нудота, блювання, діарея, гіперацидний гастрит, пошкодження слизової оболонки шлунково-кишкового тракту, пригнічення функції інсулярного апарату підшлункової залози (гіперглікокурія, з кальцію оксалату), пошкодження гломерулярного апарату нирок, зниження проникності капілярів (можливе погіршення трофіки тканин, підвищення артеріального тиску, гіперкоагуляція, розвиток мікроангіопатій). Аскорбінова кислота у високих дозах (більше 3000 мг) може спричинити тимчасову осмотичну діарею та порушення роботи ШКТ, такі як нудота, дискомфорт у ділянці шлунка. Прояви передозування аскорбіновою кислотою можуть бути віднесені до категорії таких, що спричинені тяжким ураженням печінки внаслідок передозування парацетамолу. Лікування: симптоматичне, форсований діурез.Запобіжні заходи та особливі вказівкиЯкщо у Вас одне з перелічених захворювань/станів/факторів ризику, перед прийомом препарату обов'язково проконсультуйтеся з лікарем: Доброякісні гіпербілірубінемії. Порушення функції печінки та нирок легкого та середнього ступеня тяжкості. Гострий гепатит. Алкогольна хвороба печінки. Утруднення сечовипускання. Пилородуоденальна обструкція. Виразка шлунка і \ або дванадцятипалої кишки. Бронхіальна астма. Серцево-судинні захворювання, включаючи підвищений артеріальний тиск, облітеруючі захворювання судин (синдром Рейно). Феохромоцитома. Наявність тяжких інфекцій, зокрема сепсису, т.к. Прийом препарату може збільшити ризик метаболічного ацидозу. Пацієнти з дефіцитом глутатіону (зокрема, у вкрай виснажених пацієнтів, які страждають на анорексію, хронічний алкоголізм або пацієнтів з низьким індексом маси тіла). Одночасний прийом гіпотензивних засобів.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаНа 1 пакетик: речовини, що діють: парацетамол 300 мг фенілефрину гідрохлорид 5 мг аскорбінова кислота 20 мг Допоміжні речовини: натрію сахаринат - 21.5 мг, натрію цикламат - 31.5 мг, лимонна кислота - 340 мг, натрію цитрат - 215 мг, крохмаль кукурудзяний - 100 мг, сахароза - 1862.5 мг, ароматизатор лимонний 0000 - 3.5 мг, кремнію діоксид колоїдний – 1 мг.Опис лікарської формиПорошок для приготування розчину для вживання (для дітей) гетерогенний, від білого до блідо-жовтого кольору, із запахом лимона; розчиняється в 125 мл гарячої води з утворенням каламутного розчину від жовтого до жовто-зеленого кольору, що не має на поверхні піни, із запахом лимона; можлива наявність незначного осаду.ХарактеристикаЗасіб для усунення симптомів ГРЗ та "застуди" (ненаркотичний аналгетик+судинозвужувальний засіб+вітамін)Фармакотерапевтична групаКомбінований препарат для симптоматичного лікування гострих респіраторних захворювань. Парацетамол має жарознижувальну, аналгетичну дію. Фенілефрину гідрохлорид - симпатоміметик, звужує судини слизової оболонки носа та приносових пазух, внаслідок чого зменшується набряк та полегшується носове дихання. Аскорбінова кислота заповнює підвищену потребу у вітаміні С при застудних захворюваннях та грипі.ФармакокінетикаВсмоктування та розподіл Парацетамол: абсорбція парацетамолу у шлунково-кишковому тракті – висока. Час досягнення максимальної концентрації у плазмі – 0,5 – 2 год; максимальна концентрація у плазмі – 5-20 мкг/мл. Зв'язок із білками плазми крові – 15 %. Проникає крізь гематоенцефалічний бар'єр. Фенілефрину гідрохлорид нерівномірно всмоктується у шлунково-кишковому тракті. Максимальна концентрація у плазмі досягається в інтервалі від 45 хв до 2 год. Аскорбінова кислота швидко всмоктується у шлунково-кишковому тракті та розподіляється по всьому організму. Зв'язок із білками плазми становить 25 %. Метаболізм Парацетамол метаболізується переважно в печінці (90 – 95%) за трьома основними шляхами: 80 % вступає в реакції кон'югації з глюкуроновою кислотою та сульфатами з утворенням неактивних метаболітів; 17% піддаються гідроксилювання з утворенням 8 активних метаболітів, які кон'югують з глутатіоном з утворенням неактивних метаболітів. При нестачі глутатіону ці метаболіти можуть блокувати ферментні системи гепатоцитів та викликати їхній некроз. У метаболізмі також бере участь ізофермент CYP2E1. Фенілефрину гідрохлорид піддається первинному метаболізму моноамінооксидазами в кишечнику та печінці. Таким чином, при пероральному застосуванні біодоступність фенілефрину знижується. Виведення Парацетамол виводиться нирками у вигляді метаболітів, переважно глюкуронідних та сульфатних кон'югатів, близько 3 % виділяється у незмінному вигляді. Період напіввиведення становить 1-4 год. Фенілефрину гідрохлорид виводиться нирками практично повністю як сульфатних кон'югатів. Період виведення становить 2-3 год. При застосуванні в дозах, що перевищують потреби організму в аскорбіновій кислоті, аскорбінова кислота виводиться нирками як метаболітів.ІнструкціяДля прийому всередину. Не перевищуйте вказану дозу! Слід застосовувати найменшу дозу, потрібну для досягнення ефекту протягом максимально короткого терміну лікування! Мінімальний інтервал між прийомами препарату Колдрекс Юніор повинен становити щонайменше 4 год. 1 пакетика висипати в кухоль, налити приблизно 125 мл гарячої води, розмішати до розчинення. Якщо необхідно, додати холодної води та цукор. Діти віком від 6 до 12 років: по 1 пакетику кожні 4 – 6 год, але не більше 4 пакетиків на добу. Максимальна добова доза не повинна перевищувати 4 пакетики. Максимальна тривалість застосування препарату без консультації з лікарем трохи більше 3 днів. Не приймати одночасно з іншими засобами, що містять парацетамол, деконгестантами і засобами для полегшення симптомів «застуди» і грипу, а також з етанолсодержащими засобами і напоями. Якщо прийом препарату симптоми захворювання зберігаються, необхідно звернутися до лікаря.Показання до застосуванняДля усунення симптомів ГРЗ та грипу у дітей віком 6-12 років, у т.ч. підвищеної температури тіла; головного болю; озноб; болі в суглобах та м'язах; відчуття закладеності носа; біль у пазухах носа та у горлі.Протипоказання до застосування- підвищена чутливість до компонентів препарату; тяжкі захворювання печінки; тяжкі захворювання нирок; захворювання системи кровотворення; тиреотоксикоз; артеріальна гіпертензія; захворювання серця (виражений стеноз гирла аорти, гострий інфаркт міокарда, тахіаритмії); гіперплазія передміхурової залози; закритокутова глаукома; цукровий діабет; генетичну відсутність глюкозо-6-фосфатдегідрогенази; дефіцит сахарази/ізомальтази, непереносимість фруктози, глюкозогалактозна мальабсорбція, т.к. до складу препарату входить сахароза; одночасний прийом трициклічних антидепресантів, бета-адреноблокаторів, інгібіторів МАО та період до 14 днів після їх відміни; дитячий вік до 6 років.Вагітність та лактаціяПрепарат призначений для підлітківПобічна діяВизначення частоти побічних ефектів: дуже часто (≥1/10), часто (≥1/100 та У рекомендованих дозах препарат добре переноситься. Парацетамол рідко чинить побічну дію. При тривалому застосуванні з перевищенням рекомендованої дози може спостерігатися гепатотоксична та нефротоксична дія. З боку системи кровотворення: дуже рідко – тромбоцитопенія. Алергічні реакції: рідко – шкірний висип, кропив'янка, алергічний дерматит; дуже рідко – анафілаксія, реакції гіперчутливості, в т.ч. ангіоневротичний набряк, синдром Стівенса-Джонсона З боку дихальної системи: дуже рідко – бронхоспазм у пацієнтів, чутливих до ацетилсаліцилової кислоти та інших нестероїдних протизапальних засобів. З боку травної системи: дуже рідко – нудота, блювання, порушення функції печінки. З боку центральної нервової системи: дуже рідко – запаморочення, біль голови, безсоння. З боку органів чуття: рідко – мідріаз, гострий напад глаукоми здебільшого у пацієнтів із закритокутовою глаукомою. З боку серцево-судинної системи: рідко – тахікардія, серцебиття, підвищення артеріального тиску. З боку сечовидільної системи: дуже рідко – дизурія, затримка сечовипускання у пацієнтів з обструкцією вихідного отвору сечового міхура при гіпертрофії передміхурової залози. У разі виникнення будь-яких небажаних реакцій пацієнт повинен звернутися до лікаря.Взаємодія з лікарськими засобамиПарацетамол протягом тривалого часу посилює ефект непрямих антикоагулянтів (варфарин та інші кумарини), що збільшує ризик кровотеч. Епізодичний прийом разової дози препарату не впливає на дію непрямих антикоагулянтів. Індуктори ферментів мікросомального окиснення в печінці (барбітурати, дифенін, карбамазепін, рифампіцин, зидовудін, фенітоїн, етанол, флумецинол, фенілбутазон та трициклічні антидепресанти) підвищують ризик гепатотоксичної дії при передозуваннях та одночасному прийомі з пара. Інгібітори мікросомального окиснення (циметидин) знижують ризик гепатотоксичної дії. Парацетамол знижує ефективність діуретичних препаратів. Метоклопрамід і домперидон збільшують, а колестірамін знижує швидкість всмоктування парацетамолу. Парацетамол посилює ефекти інгібіторів МАО, седативних препаратів, етанолу. Фенілефрин при прийомі з інгібіторами МАО може призводити до підвищення артеріального тиску. Фенілефрин знижує ефективність дії бета-адреноблокаторів та антигіпертензивних препаратів, збільшує ризик розвитку артеріальної гіпертензії та порушень з боку серцево-судинної системи. Трициклічні антидепресанти посилюють симпатоміметичну дію фенілефрину, можуть збільшити ризик розвитку побічних ефектів із боку серцево-судинної системи. Одночасне застосування галотану з фенілефрином підвищує ризик розвитку шлуночкової аритмії. Фенілефрин знижує гіпотензивну дію гуанетидину, який, у свою чергу, посилює альфа-адреностимулюючу активність фенілефрину. Антидепресанти, протипаркінсонічні засоби, антипсихотичні засоби, фенотіазинові похідні підвищують ризик розвитку затримки сечі, сухості у роті, запорів. Одночасне призначення кортикостероїдів з фенілефрином збільшує ризик розвитку глаукоми. При одночасному застосуванні з дигоксином та серцевими глікозидами можливе підвищення ризику розвитку порушень серцевого ритму або серцевого нападу. Аскорбінова кислота при одночасному застосуванні з препаратами заліза завдяки своїм відновлюючим властивостям переводить тривалентне залізо в двовалентне, що сприяє поліпшенню його абсорбції. При одночасному застосуванні аскорбінова кислота підвищує екскрецію заліза у пацієнтів, які отримують дефероксамін. При одночасному застосуванні з барбітуратами примідоном підвищується екскреція аскорбінової кислоти з сечею. Аскорбінова кислота у високих дозах може знижувати pH сечі, що при одночасному застосуванні зменшує канальцеву реабсорбцію амфетаміну та трициклічних антидепресантів. При одночасному застосуванні ацетилсаліцилова кислота зменшує абсорбцію аскорбінової кислоти приблизно на третину. При одночасному застосуванні з варфарином можливе зменшення ефектів варфарину. При одночасному застосуванні з тетрацикліном підвищується виведення аскорбінової кислоти із сечею.ПередозуванняУ разі передозування препарату Колдрекс Юніор (навіть при хорошому самопочутті) слід враховувати ризик виникнення відстрочених ознак серйозного пошкодження печінки. Симптоми, зумовлені парацетамолом: протягом 24 год – блідість шкірних покривів, зниження апетиту, нудота, блювання, біль у животі. Через 12-48 год можуть виявитися ознаки порушення функції печінки, ознаки порушення метаболізму глюкози та метаболічного ацидозу. У разі тяжкого отруєння може розвинутись тяжка печінкова недостатність аж до печінкової енцефалопатії, коми та смерті. Гостра ниркова недостатність з гострим некрозом канальців, яка діагностується через сильний біль у ділянці нирок, гематурії та протеїнурії, може розвинутися і без тяжкого порушення функції печінки. Є повідомлення про випадки аритмії серця та панкреатиті при передозуванні парацетамолу. У ранній період симптоматика може бути обмежена лише нудотою та блюванням та може не відображати ступеня тяжкості передозування або ступеня ризику ураження внутрішніх органів. Лікування: протягом першої години після передбачуваного передозування доцільним є призначення активованого вугілля всередину. Через 4 або більше годин після передбачуваного передозування необхідно визначення концентрації парацетамолу в плазмі (раніше визначення концентрації парацетамолу може бути недостовірним). Специфічний антидот при отруєнні парацетамолом – ацетилцистеїн. Лікування ацетилцистеїном може проводитися аж до 24 годин після прийому парацетамолу, проте максимальний гепатопротекторний ефект можна отримати в перші 8 годин після передозування. Після цього ефективність антидоту різко падає. У разі необхідності ацетилцистеїн можна вводити внутрішньовенно. За відсутності блювоти альтернативним варіантом (при відсутності можливості швидкого отримання стаціонарної допомоги) є призначення метіоніну всередину.Лікування пацієнтів з вираженим порушенням функції печінки через 24 години після прийому парацетамолу повинно проводитися спільно з фахівцями токсикологічного центру або спеціалізованого відділення захворювань печінки. Симптоми, зумовлені фенілефрином: дратівливість, біль голови, запаморочення, безсоння, підвищення артеріального тиску, нудота, блювання, підвищена збудливість, рефлекторна брадикардія. У тяжких випадках передозування можливий розвиток галюцинацій, сплутаності свідомості, судом, аритмії. Лікування: симптоматична терапія, при тяжкій артеріальній гіпертензії застосування альфа-адреноблокаторів, таких як фентоламін. Симптоми, зумовлені аскорбіновою кислотою: аскорбінова кислота у високих дозах (більше 3000 мг) може спричинити тимчасову осмотичну діарею та порушення роботи ШКТ, такі як нудота, дискомфорт у ділянці шлунка. Прояви передозування аскорбіновою кислотою можуть бути віднесені до категорії таких, що спричинені тяжким ураженням печінки внаслідок передозування парацетамолу. Лікування: симптоматичне, форсований діурез.Запобіжні заходи та особливі вказівкиЯкщо у Вашої дитини одне з перелічених захворювань/станів/факторів ризику, перед прийомом препарату обов'язково проконсультуйтеся з лікарем: Доброякісні гіпербілірубінемії. Порушення функції печінки та нирок легкого та середнього ступеня тяжкості. Захворювання простати та проблеми з сечовипусканням. Серцево-судинні захворювання, включаючи підвищений артеріальний тиск, облітеруючі захворювання судин (синдром Рейно). Глаукома (виключаючи закритокутову глаукому). Феохромоцитома. Наявність тяжких інфекцій, зокрема сепсису, т.к. Прийом препарату може збільшити ризик метаболічного ацидозу. Пацієнти з дефіцитом глутатіону (зокрема, у вкрай виснажених пацієнтів, які страждають на анорексію, хронічний алкоголізм або пацієнтів з низьким індексом маси тіла).Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. Діюча речовина: Ламотриджин – 100,0 мг; Допоміжні речовини: Лактози моногідрат – 98,8 мг; Целюлоза мікрокристалічна – 98,8 мг; Карбоксиметилкрохмаль натрію – 10,0 мг; Повідон – 10,0 мг; Магнію стеарат – 1,6 мг; Барвник заліза оксид жовтий – 0,8 мг. По 10 таблеток у блістері із ПВХ/алюмінієвої фольги. По 3 блістери разом з інструкцією із застосування в картонній пачці.Опис лікарської формиТаблетки від блідо-жовтого до жовто-коричневого кольору, квадратні із закругленими кутами. Одна сторона плоска з видавленим написом "GSEE5", інша сторона багатогранна з опуклим квадратом з видавленою цифрою 100.Фармакотерапевтична групаПротиепілептичний засібФармакокінетикаВсмоктування Ламотриджин швидко і повністю всмоктується з кишечника, практично не піддаючись пресистемному метаболізму першого проходження. Максимальна концентрація у плазмі досягається приблизно через 2,5 години після перорального прийому препарату. Час досягнення максимальної концентрації незначно збільшується після їди, але ступінь абсорбції залишається незмінною. Фармакокінетика має лінійний характер прийому одноразової дози до 450 мг (найбільша досліджена доза). Спостерігаються значні індивідуальні коливання максимальної концентрації у рівноважному стані, проте з рідкісними коливаннями кожного окремого пацієнта. Розподіл Ламотриджин зв'язується з білками плазми приблизно на 55%. Малоймовірно, що вивільнення препарату через білки може призводити до розвитку токсичного ефекту. Об'єм розподілу становить 0,92-1,22 л/кг. Метаболізм У метаболізмі ламотриджину бере участь фермент урідіндифосфатглюкуронілтранфераза (УДФ-глюкуронілтрансфераза). Ламотриджин невеликою мірою підвищує свій власний метаболізм залежно від дози. Однак немає жодних даних, що підтверджують, що ламотриджин впливає на фармакокінетику інших протиепілептичних препаратів і що між ламотриджином та іншими препаратами, що метаболізуються системою цитохрому Р450, можлива взаємодія. Виведення У здорових дорослих середній рівноважний кліренс ламотриджину становить у середньому 39±14 мл/хв. Ламотриджин метаболізується з утворенням глюкуронідів, які виводяться нирками. Менш 10% препарату виводиться через нирки у незміненому вигляді, близько 2% через кишечник. Кліренс та період напіввиведення не залежать від дози. Період напіввиведення у здорових дорослих становить у середньому від 24 до 35 годин. У хворих із синдромом Жильбера спостерігалося зниження кліренсу препарату на 32% порівняно з контрольною групою, що, однак, не виходило за межі нормальних значень загальної популяції. На період напіввиведення ламотриджину великий вплив мають одночасно прийняті лікарські препарати. Середній період напіввиведення знижується приблизно до 14 годин при одночасному застосуванні з препаратами-індукторами глюкуронування, такими як карбамазепін та фенітоїн, і підвищується в середньому до 70 годин при одночасному застосуванні з вальпроатами. Особливі групи пацієнтів Діти У дітей кліренс ламотриджину при розрахунку на масу тіла вищий, ніж у дорослих; він найвищий в дітей віком до 5 років. У дітей період напіввиведення ламотриджину зазвичай коротший, ніж у дорослих. Його середнє значення приблизно дорівнює 7 годинам при одночасному застосуванні з препаратами, що індукують глюкуронування, такими як карбамазепін і фенітоїн, і підвищується в середньому до 45-50 годин при одночасному застосуванні з вальпроатами. Пацієнти похилого віку Клінічно значущі відмінності у кліренсі ламотриджину у хворих похилого віку порівняно з молодими пацієнтами не виявлено. Пацієнти з порушенням функції нирок При порушенні функції нирок початкова доза ламотриджину розраховується відповідно до стандартної схеми призначення протиепілептичного препарату. Зниження дози може бути потрібне лише при значному зниженні функції нирок. Пацієнти з порушенням функції печінки Початкова, зростаюча та підтримуюча дози повинні бути зменшені приблизно на 50% у пацієнтів з помірним ступенем печінкової недостатності (клас В за класифікацією Чайлд-П'ю) та на 75% у пацієнтів з тяжкою печінковою недостатністю (клас С за класифікацією Чайлд-П'ю). Збільшення дози та підтримуюча доза повинні коригуватися залежно від клінічного ефекту. Клінічна ефективність у пацієнтів з біполярним афективним розладом Ефективність у запобіганні розладам настрою у пацієнтів з біполярними розладами була продемонстрована у двох фундаментальних клінічних дослідженнях. В результаті комбінованого аналізу отриманих результатів було встановлено, що тривалість ремісії, що визначалася як час до виникнення першого епізоду депресії та до першого епізоду манії/гіпоманії/змішаного епізоду манії та гіпоманії після стабілізації, довше у групі ламотриджину порівняно з плацебо. Тривалість ремісії більш виражена депресії.ФармакодинамікаЛамотриджин є блокатором потенціалзалежних натрієвих каналів. У культурі нейронів він викликає потенціалзалежну блокаду імпульсації, що безперервно повторюється, і пригнічує патологічне вивільнення глютамінової кислоти (амінокислота, що грає ключову роль у розвитку епілептичних нападів), а також інгібує деполяризацію, викликану глютаматом.Показання до застосуванняЕпілепсія Діти від 3 до 12 років Епілепсія (парціальні та генералізовані напади, включаючи тоніко-клонічні судоми, а також напади при синдромі Леннокса-Гасто) у складі комбінованої терапії. Після досягнення контролю епілепсії на тлі комбінованої терапії супутні протиепілептичні препарати (ПЕП) можуть бути відмінені, і прийом ламотриджину продовжено у монотерапії. Монотерапія типових абсансів. Дорослі та діти (старші 12 років) Епілепсія (парціальні та генералізовані напади, включаючи тоніко-клонічні судоми, а також напади при синдромі Леннокса-Гасто) у складі комбінованої терапії або монотерапії. Біполярний афективний розлад Дорослі (18 років та старші) Попередження порушень настрою (депресії, манії, гіпоманії, змішаних епізодів) у хворих з біполярним афективним розладом.Протипоказання до застосуванняПідвищена чутливість до ламотриджину або до будь-якого іншого компонента препарату.Вагітність та лактаціяФертильність Дослідження щодо вивчення репродуктивної функції тварин при застосуванні ламотриджину не виявили порушення фертильності. Дослідження щодо впливу ламотриджину на фертильність людини не проводилися. Вагітність Ризик, пов'язаний з ПЕП загалом Жінкам, здатним до народження дітей, необхідно проконсультуватися з фахівцями. Якщо жінка планує вагітність, необхідність лікування ПЕП повинна бути переглянута. У жінок, яким проводиться лікування епілепсії, слід уникати раптового припинення протиепілептичної терапії, оскільки це може призвести до відновлення нападів, що може мати серйозні наслідки для жінки та майбутньої дитини. У потомства матерів, які отримували ПЕП, ризик вроджених вад розвитку збільшується в 2-3 рази порівняно з очікуваною захворюваністю населення в цілому, що становить близько 3%. Найчастіше реєструються пороками є заяча губа, вади серця і судин, дефекти розвитку нервової трубки. Множинна терапія ПЕП пов'язана з вищим ризиком виникнення вроджених вад розвитку, ніж монотерапія, у зв'язку з цим? по можливості слід застосовувати монотерапію. Ризик, пов'язаний із прийомом ламотриджину Ламотриджин має легкий інгібуючий вплив на редуктазу дигідрофолієвої кислоти і тому, теоретично, може призвести до підвищеного ризику порушення розвитку ембріона та плода внаслідок зниження рівнів фолієвої кислоти. Слід розглянути можливість прийому фолієвої кислоти під час планування вагітності та на ранніх стадіях вагітності. Дані післяреєстраційного спостереження з кількох проспективних регістрів вагітності дозволили задокументувати результати вагітностей близько 8700 жінок, які отримували монотерапію препаратом Ламіктал у першому триместрі вагітності. У цілому нині, отримані дані не підтверджують загального збільшення ризику виникнення вроджених вад розвитку. Хоча з обмеженої кількості регістрів вагітності є повідомлення про збільшення ризику пороків ротової порожнини, завершене дослідження на кшталт випадок-контроль не виявило збільшення ризику розвитку пороків ротової порожнини в порівнянні з іншими серйозними вадами розвитку, що виникають після застосування ламотриджину. Даних щодо застосування препарату Ламіктал при комбінованій терапії недостатньо, щоб оцінити, чи пов'язаний ризик виникнення пороків розвитку з іншими препаратами, що застосовуються в комбінації з ламотриджином. Так само, як і інші препарати, препарат Ламіктал повинен призначатися під час вагітності тільки в тому випадку, якщо очікувана терапевтична користь перевищує потенційний ризик. Фізіологічні зміни при вагітності можуть впливати на концентрацію ламотриджину та/або його терапевтичний ефект. Є повідомлення про зниження концентрації ламотриджину у крові під час вагітності. Призначення препарату Ламіктал вагітним має бути забезпечене відповідною тактикою ведення хворих. Період грудного вигодовування Ламотриджин різною мірою проникає в грудне молоко, загальна концентрація ламотриджину у дітей, які перебувають на грудному вигодовуванні, може досягати приблизно 50% від концентрації ламотриджину, зареєстрованої у матері. Таким чином, у деяких дітей, які перебувають на грудному вигодовуванні, сироваткові концентрації ламотриджину можуть досягати рівнів, при яких виявляються фармакологічні ефекти. Необхідно співвідносити потенційну користь від годування грудним молоком та потенційний ризик розвитку небажаних реакцій у дитини. Якщо жінка, яка приймає препарат Ламіктал, вирішує годувати грудьми, то у дитини необхідно моніторувати появу будь-яких небажаних реакцій.Побічна діяНебажані реакції, виявлені під час клінічних досліджень у пацієнтів з епілепсією або біполярним афективним розладом, були поділені на окремі розділи, специфічні для застосування. Додаткові небажані реакції, виявлені в ході післяреєстраційного спостереження та обох показань до застосування, включені до розділу "Постреєстраційне спостереження". При розгляді загального профілю безпеки препарату Ламіктал слід ознайомитися з інформацією, що міститься у всіх трьох розділах. Небажані реакції, представлені нижче, перераховані відповідно до ураження органів і систем органів і частотою народження. Частота народження визначається таким чином: дуже часто (≥ 1/10), часто (≥ 1/100 і < 1/10), нечасто (≥ 1/1 000 і Частота народження небажаних реакцій Епілепсія Наступні небажані реакції були виявлені під час клінічних досліджень у пацієнтів з епілепсією та при визначенні загального профілю безпеки препарату Ламіктал® повинні розглядатися спільно з небажаними реакціями, виявленими у ході клінічних досліджень у пацієнтів з біполярним афективним розладом та післяреєстраційного застосування препарату. Порушення з боку шкіри та підшкірних тканин - Дуже часто: шкірний висип; Рідко: синдром Стівенса-Джонсона; Дуже рідко: токсичний епідермальний некроліз. У подвійних сліпих додаткових клінічних дослідженнях у дорослих шкірні висипи виникали у 10% пацієнтів і менше, які приймали препарат Ламіктал®, і у 5% пацієнтів, які приймали плацебо. У 2% пацієнтів виникнення шкірного висипу спричинило відміну препарату Ламіктал®. Висипання, зазвичай макуло-папульозного характеру, в основному з'являється протягом 8 тижнів з початку терапії і проходить після відміни препарату Ламіктал®. Є повідомлення про рідкісні випадки розвитку тяжкого, потенційно небезпечного життя шкірного висипу, включаючи синдром Стівенса-Джонсона і токсичний епідермальний некроліз (синдром Лайелла). Хоча в більшості випадків при відміні препарату відбувався зворотний розвиток симптомів, у деяких хворих залишалися незворотні рубці, і в окремих випадках були зареєстровані смертельні наслідки, пов'язані з прийомом препарату. Загальний ризик розвитку висипу тісно пов'язаний із: високими початковими дозами препарату Ламіктал® та перевищенням рекомендованої дози при його застосуванні; супутнім застосуванням вальпроатів. Також було отримано повідомлення про розвиток висипки в рамках синдрому гіперчутливості, пов'язаного з різними системними проявами**. Порушення з боку крові та лімфатичної системи - Дуже рідко: гематологічні порушення (включаючи нейтропенію, лейкопенію, анемію, тромбоцитопенію, панцитопенію, апластичну анемію, агранулоцитоз), лімфаденопатію. Гематологічні порушення та лімфаденопатія можуть бути пов'язані або не пов'язані із синдромом гіперчутливості**. Порушення з боку імунної системи - Дуже рідко: синдром гіперчутливості** (включаючи такі симптоми, як лихоманка, лімфаденопатія, набряк обличчя, порушення крові та функції печінки, синдром дисемінованого внутрішньосудинного згортання (ДВЗ), поліорганна недостатність). ** Також були отримані повідомлення про розвиток висипки в рамках синдрому гіперчутливості, пов'язаного з різними системними проявами, включаючи лихоманку, лімфаденопатію, набряк обличчя та порушення з боку крові та функції печінки. Синдром протікає з різним ступенем клінічної тяжкості і може в окремих випадках призводити до розвитку ДВС-синдрому та поліорганної недостатності. Важливо відзначити, що ранні прояви гіперчутливості (наприклад, пропасниця, лімфаденопатія) можуть бути присутніми навіть за відсутності явних ознак висипу. При розвитку таких ознак і симптомів пацієнта слід негайно оглянути лікарем, і, якщо не буде встановлено іншу причину розвитку симптомів, препарат Ламіктал® слід відмінити. Порушення психіки: - Часто: агресивність, дратівливість; Дуже рідко: тики, галюцинації, сплутаність свідомості. Порушення з боку нервової системи: - Дуже часто: головний біль; Часто: сонливість, безсоння, запаморочення, тремор; Нечасто: Атаксія; Рідко: ністагм. Порушення з боку органу зору: - Нечасто: диплопія, нечіткість зору. Порушення з боку шлунково-кишкового тракту: - Часто: нудота, блювання, діарея. Порушення з боку печінки та жовчовивідних шляхів - Дуже рідко: підвищення активності печінкових ферментів, порушення функції печінки, печінкова недостатність. Порушення функції печінки зазвичай розвиваються у поєднанні з реакціями гіперчутливості, але в поодиноких випадках відзначалися і відсутність явних ознак гіперчутливості. Порушення з боку скелетно-м'язової та сполучної тканини - Дуже рідко: вовчаково-подібний синдром. Загальні розлади та порушення у місці введення - Часто: стомлюваність. Біполярний афективний розлад Наступні небажані реакції були виявлені під час клінічних досліджень у пацієнтів з біполярним афективним розладом та при визначенні загального профілю безпеки препарату Ламіктал® повинні розглядатися спільно з небажаними реакціями, виявленими під час клінічних досліджень у пацієнтів з епілепсією та післяреєстраційного спостереження. Порушення з боку шкіри та підшкірних тканин - Дуже часто: шкірний висип; Рідко: синдром Стівенса-Джонсона. При оцінці всіх досліджень (контрольованих і неконтрольованих) по препарату Ламіктал® у пацієнтів з біполярним афективним розладом % пацієнтів, які отримували препарат Ламіктал®, та у 6% пацієнтів, які отримували плацебо. Порушення з боку нервової системи: - Дуже часто: головний біль; Часто: ажитація, сонливість, запаморочення. Порушення з боку скелетно-м'язової та сполучної тканини - Часто: артралгія. Загальні розлади та порушення у місці введення - Часто: біль, біль у спині. Післяреєстраційне спостереження Цей розділ включає небажані реакції, виявлені в ході післяреєстраційного спостереження за обома показаннями до застосування. При визначенні загального профілю безпеки препарату Ламіктал дані небажані реакції повинні розглядатися спільно з небажаними реакціями, виявленими в ході клінічних досліджень у пацієнтів з епілепсією та біполярним афективним розладом. Порушення з боку шкіри та підшкірних тканин - Рідко: алопеція. Порушення психіки – Дуже рідко: нічні кошмари. Порушення з боку нервової системи - Дуже часто: сонливість, атаксія, біль голови, запаморочення; Часто: ністагм, тремор, безсоння; Рідко: асептичний менінгіт; Дуже рідко: ажитація, нестійкість ходи, рухові розлади, погіршення симптомів хвороби Паркінсона, екстрапірамідні розлади, хореоатетоз. Є повідомлення про те, що препарат Ламіктал може погіршувати симптоми паркінсонізму у пацієнтів з хворобою Паркінсона і в поодиноких випадках викликати екстрапірамідні симптоми та хореоатетоз у пацієнтів без попередніх порушень. Порушення з боку органу зору: - Дуже часто: диплопія, нечіткий зір; Рідко: кон'юнктивіт. Порушення з боку шлунково-кишкового тракту: - Дуже часто: нудота, блювання; Часто діарея. Тільки при епілепсії Порушення з боку нервової системи Дуже рідко: підвищення частоти судомних нападів.Взаємодія з лікарськими засобамиУДФ-глюкуронілтрансфераза є основним ферментом, що метаболізує ламотриджин. Немає даних про здатність ламотриджину викликати клінічно значущу індукцію або інгібування мікросомальних ферментів печінки. У зв'язку з цим взаємодія між ламотриджином і препаратами, що метаболізуються ізоферментами цитохрому Р450, малоймовірна. Ламотриджин може індукувати свій метаболізм, але цей ефект виражений рівномірно і не має клінічно значущих наслідків. Таблиця 6. Вплив інших препаратів на глюкуронування ламотриджину Потужні інгібітори глюкуронування ламотриджину Потужні індуктори глюкуронування ламотриджину Препарати, що мало впливають на глюкуронування ламотриджину. Вальпроєва кислота Карбамазепін, фенітоїн, примідон, фенобарбітал, рифампіцин, лопінавір/ритонавір, атазанавір/ритонавір, комбінований препарат етинілестрадіол/левоноргестрел Препарати літію, бупропіон, оланзапін, окскарбазепін, фелбамат, габапентин, леветирацетам, прегабалін, топірамат, зонізамід, арипіпразол Вплив інших пероральних контрацептивів та замісної гормональної терапії не вивчався, хоча вони можуть впливати на фармакокінетичні показники ламотриджину. Взаємодія з ПЕП Вальпроєва кислота, яка пригнічує глюкуронування ламотриджину, знижує швидкість його метаболізму і подовжує його середній період напіввиведення майже в 2 рази. Деякі ПЕП (такі як фенітоїн, карбамазепін, фенобарбітал та примідон), які індукують мікросомальні ферменти печінки, прискорюють глюкуронування ламотриджину та його метаболізм. Повідомлялося про розвиток небажаних реакцій з боку ЦНС, що включали запаморочення, атаксію, диплопію, нечіткість зору та нудоту у хворих, які почали приймати карбамазепін на фоні терапії ламотриджином. Ці симптоми зазвичай проходили після зниження дози карбамазепіну. Аналогічний ефект спостерігався при прийомі ламотриджину та окскарбазепіну здоровими добровольцями, результат зниження доз не вивчався. При одночасному застосуванні ламотриджину у дозі 200 мг та окскарбазепіну у дозі 1200 мг ні окскарбазепін, ні ламотриджин не порушують метаболізм один одного. Поєднане застосування фелбамату в дозі 1200 мг 2 рази на добу та ламотриджину 100 мг 2 рази на добу не призводило до клінічно значущих змін фармакокінетики ламотриджину. При одночасному застосуванні ламотриджину і габапентину кліренс ламотриджину не змінювався. Можливі лікарські взаємодії леветирацетаму та ламотриджину досліджувалися при оцінці сироваткових концентрацій обох препаратів у ході плацебо-контрольованих клінічних досліджень. Ці дані показують, що ламотриджин та леветирацетам не впливають на фармакокінетику один одного. Не спостерігалося впливу прегабаліну в дозі 200 мг 3 рази на добу на рівноважні концентрації ламотриджину, таким чином прегабалін та ламотриджин не взаємодіють фармакокінетично один з одним. Застосування топірамату не призводило до зміни концентрації ламотриджину у плазмі. Однак прийом ламотриджину спричиняв збільшення концентрації топірамату на 15%. Прийом зонізаміду (у дозі 200-400 мг на добу) у ході клінічної програми одночасно з ламотриджином (у дозі 150-500 мг на добу) не спричиняв зміни фармакокінетичних параметрів ламотриджину. Дослідження показали, що ламотриджин не впливає на концентрацію інших ПЕП у плазмі крові. Результати досліджень in vitro показали, що ламотриджин не витісняє інші ПЕП у зв'язку з білками плазми. Взаємодія при поєднаному застосуванні з іншими психотропними препаратами Ламотриджин у дозі 100 мг/день не викликає порушення фармакокінетики безводного глюконату літію (по 2 г 2 рази на добу протягом 6 днів) при їх одночасному застосуванні. Багаторазовий прийом бупропіону внутрішньо не надає статистично значущого впливу на фармакокінетику одноразової дози ламотриджину і викликає незначне збільшення AUC (площі під фармакокінетичною кривою "концентрація-час") ламотриджину глюкуроніду. Оланзапін у дозі 15 мг знижує AUC та Сmах ламотриджину в середньому на 24% та 20% відповідно, що клінічно незначно. Ламотриджин у дозі 200 мг не змінює кінетики оланзапіну. Багаторазовий прийом ламотриджину в дозі 400 мг на добу не мав клінічно значущого ефекту на фармакокінетику рисперидону після прийому разової дози 2 мг здоровими добровольцями. При цьому відзначалася сонливість: у 12 з 14 пацієнтів при одночасному застосуванні ламотриджину та рисперидону; у 1 з 20 пацієнтів при прийомі лише рисперидону; в жодного пацієнта прийому одного ламотриджина. У дослідженні у 18 дорослих пацієнтів з біполярним афективним розладом, які отримували за встановленою схемою ламотриджин у дозі 100 мг на добу, дози арипіпразолу збільшували з 10 мг на добу до кінцевого значення 30 мг на добу протягом 7-денного періоду і далі продовжили лікування. з прийомом препарату 1 раз на добу ще протягом 7 днів. Спостерігалося середнє зниження приблизно на 10% Cmax та AUC ламотриджину. Ймовірно, такий вплив не матиме клінічних наслідків. Інгібування дії ламотриджину амітриптилином, бупропіоном, клоназепамом, флуоксетином, галоперидолом або лоразепамом має мінімальний вплив на утворення первинного метаболіту ламотриджину 2-N-глюкуроніду. Вивчення метаболізму буфуралолу мікросомальними ферментами печінки, виділеними у людини, дозволяє зробити висновок, що ламотриджин не знижує кліренс препаратів, що метаболізуються переважно ізоферментами CYP2D6. Результати досліджень in vitro також дозволяють припустити, що клозапін, фенелзин, рисперидон, сертралін або тразодон навряд чи можуть впливати на кліренс ламотриджину. Взаємодія з гормональними контрацептивами Вплив гормональних контрацептивів на фармакокінетику ламотриджину Прийом комбінованих пероральних контрацептивів, що містять 30 мкг етинілестрадіолу і 150 мкг левоноргестрелу, викликає приблизно двократне підвищення кліренсу ламотриджину (після його прийому внутрішньо), що призводить до зниження AUC і Сmах ламотриджину в середньому. Протягом тижня, вільного від прийому активного препарату, спостерігається підвищення концентрації плазми ламотриджину. при цьому концентрація ламотриджину. виміряна наприкінці цього тижня перед введенням наступної дози, що в середньому в 2 рази вище, ніж у період активної терапії. Вплив ламотриджину на фармакокінетику гормональних контрацептивів У період рівноважних концентрацій ламотриджин у дозі 300 мг не впливає на фармакокінетику етинілестрадіолу – компонента комбінованого перорального контрацептиву. Відзначалося невелике підвищення кліренсу другого компонента перорального контрацептиву - левоноргестрела, що призводило до зниження AUC і Сmах левоноргестрелу на 19% і 12% відповідно. Вимірювання сироваткових концентрацій фолікулостимулюючого гормону (ФСГ), лютеїнізуючого гормону (ЛГ) та естрадіолу під час цього дослідження виявило невелике зменшення придушення гормональної активності яєчників у деяких жінок, хоча вимірювання плазмової концентрації прогестерону в жодній з 16 жінок не виявило гормональних підт.Вплив помірного підвищення кліренсу левоноргестрелу та зміни плазмових концентрацій ФСГ та ЛГ на овуляційну активність яєчників не встановлено. Вплив інших доз ламотриджину (крім 300 мг/день) не вивчався і дослідження з включенням інших гормональних препаратів не проводилися. Взаємодія з іншими препаратами Рифампіцин підвищує кліренс ламотриджину та знижує його період напіввиведення завдяки індукції мікросомальних ферментів печінки, відповідальних за глюкуронування. Хворим, які приймають рифампіцин як супутню терапію, режим призначення ламотриджину повинен відповідати схемі, що рекомендується при одночасному застосуванні ламотриджину та препаратів. що індукують глюкуронування. При застосуванні лопінавіру та/або ритонавіру спостерігалося зниження приблизно на 50% концентрації ламотриджину у плазмі, можливо, внаслідок індукції глюкуронування. У пацієнтів, які одночасно приймають лопінавір та/або ритонавір, слід рекомендувати схему дозування ламотриджину з супутніми індукторами глюкуронування. У дослідженні у здорових добровольців прийом атазанавіру та/або ритонавіру (300 мг/100 мг) призводив до зниження значень AUC та Сmах ламотриджину (в разовій дозі 100 мг) приблизно на 32% та 6% відповідно. Результати досліджень in vitro показали, що саме ламотриджин є інгібітором катіонних переносників органічних субстратів у потенційно клінічно значимих концентраціях. Ці дані показують, що ламотриджин є потужнішим інгібітором (половина інгібуючої концентрації (IC50) варіює від 53,8 нмоль/л до 186 нмоль/л відповідно), ніж циметидин. Вплив на лабораторні показники Ламотриджин, як повідомляється, впливає на проведення деяких експрес-методів аналізу сечі з метою виявлення заборонених препаратів, які можуть призвести до неправдивих результатів, особливо при виявленні фенциклідину (дисоціативний анестетик). Для підтвердження позитивного результату слід використовувати більш специфічний альтернативний хімічний метод.Спосіб застосування та дозиВсередину. Таблетки слід ковтати повністю, не розжовувати, не розламувати. Якщо розрахована доза препарату Ламіктал® (наприклад, при застосуванні у дітей (тільки при епілепсії) або у пацієнтів з порушенням функції печінки) не може бути поділена на цілу кількість таблеток нижчої дози, то пацієнту має бути призначена така доза, яка відповідає найближчому значенню цілої таблетки нижчої дози. Відновлення застосування препарату У разі відновлення застосування препарату Ламіктал® лікарі повинні оцінити необхідність підвищення підтримуючої дози у пацієнтів, які припинили прийом препарату з будь-якої причини, оскільки високі початкові дози та перевищення дози, що рекомендується, асоціюються з ризиком розвитку тяжкого висипу. Чим більше пройшло часу після останнього прийому препарату, тим більшою обережністю слід підвищувати дозу до підтримуючої. Якщо час після припинення прийому перевищує 5 періодів напіввиведення, то доза ламотриджину повинна підвищуватися до підтримуючої відповідно до відповідної схеми. Терапію препаратом Ламіктал не слід відновлювати у пацієнтів, припинення лікування у яких було пов'язане з появою висипу, крім випадків, коли потенційна користь від такої терапії явно перевищує можливі ризики. Епілепсія Монотерапія епілепсії Дорослі та діти віком від 12 років (Таблиця 1) Початкова доза препарату Ламіктал при монотерапії становить 25 мг 1 раз на добу протягом 2 тижнів з подальшим підвищенням дози до 50 мг 1 раз на добу протягом 2 тижнів. Потім дозу слід збільшувати максимально на 50-100 мг кожні 1-2 тижні, доки не буде досягнуто оптимального терапевтичного ефекту. Звичайна підтримуюча доза для досягнення оптимального терапевтичного ефекту становить 100-200 мг на добу на 1 або 2 прийоми. Деяким пацієнтам для досягнення бажаного терапевтичного ефекту потрібна доза препарату Ламіктал® 500 мг на добу. Діти віком від 3 до 12 років (Таблиця 2) Початкова доза препарату Ламіктал® при монотерапії пацієнтів з типовими абсансами становить 0,3 мг/кг/добу на 1 або 2 прийоми протягом 2 тижнів з подальшим підвищенням дози до 0,6 мг/кг/добу на 1 або 2 прийоми протягом наступних 2 тижні. Потім дозу слід збільшувати максимально на 0,6 мг/кг кожні 1-2 тижні, доки не буде досягнутий оптимальний терапевтичний ефект. Ця обставина дозволяє відносно точно дозувати препарат у дітей з масою тіла 40 кг і більше. Звичайна підтримуюча доза для досягнення оптимального терапевтичного ефекту становить від 1 до 10 мг/кг/сут на 1 або 2 прийоми, хоча деяким пацієнтам з типовими абсансами для досягнення бажаного терапевтичного ефекту потрібні вищі дози. Через ризик розвитку висипки не слід перевищувати початкову дозу препарату та рекомендований режим підвищення дози. У складі комбінованої терапії епілепсії Дорослі та діти віком від 12 років (Таблиця 1) У пацієнтів, які вже отримують вальпроат у поєднанні з іншими ПЕП або без них, початкова доза препарату Ламіктал становить 25 мг через день протягом 2 тижнів, надалі – по 25 мг 1 раз на добу протягом 2 тижнів. Потім дозу слід збільшувати максимально на 25-50 мг кожні 1-2 тижні, доки не буде досягнуто оптимального терапевтичного ефекту. Звичайна підтримуюча доза для досягнення оптимального терапевтичного ефекту становить 100-200 мг на добу на 1 або 2 прийоми. У таких пацієнтів, які отримують супутню терапію ПЕП або інші препарати, що індукують глюкуронізацію ламотриджину в поєднанні або без інших ПЕП (за винятком вальпроатів), початкова доза препарату Ламіктал становить 50 мг 1 раз на добу протягом 2 тижнів, надалі - 100 мг/сут на 2 прийоми протягом 2 тижнів. Потім дозу слід збільшувати максимально на 100 мг кожні 1-2 тижні, доки не буде досягнуто оптимального терапевтичного ефекту. Звичайна підтримуюча доза становить 200-400 мг/сут на 2 прийоми. Деяким пацієнтам для досягнення бажаного терапевтичного ефекту може знадобитися доза 700 мг на добу. У пацієнтів, які приймають інші препарати, які суттєво не інгібують та не індукують глюкуронізацію ламотриджину, початкова доза препарату Ламіктал становить 25 мг 1 раз на добу протягом 2 тижнів, надалі – 50 мг 1 раз на добу протягом 1 тижня. Потім дозу слід збільшувати максимально на 50-100 мг кожні 1-2 тижні, доки не буде досягнуто оптимального терапевтичного ефекту. Звичайна підтримуюча доза становить 100-200 мг/сут на 1 або 2 прийоми. Таблиця 1. Рекомендований режим дозування препарату Ламіктал® при лікуванні епілепсії у дорослих та дітей віком від 12 років Режим дозування Тиждень 1-2 Тиждень 3-4 Підтримуюча доза Монотерапія 25 мг (1 раз на добу) 50 мг (1 раз на добу) 100-200 мг (в 1 або 2 прийоми). Для досягнення терапевтичного ефекту дози можуть бути збільшені на 50-100 мг кожні 1-2 тижні. Комбінована терапія з вальпроатами незалежно від іншої супутньої терапії 12,5 мг (призначається по 25 мг за день) 25 мг (1 раз на добу) 100-200 мг (в 1 або 2 прийоми). Для досягнення терапевтичного ефекту дози можуть бути збільшені на 25-50 мг кожні 1-2 тижні. Комбінована терапія без вальпроатів Цей режим повинен використовуватися з фенітоїном, карбамазепіном, фенобарбіталом, примідоном або іншими індукторами глюкуронізації ламотриджину. 50 мг (1 раз на добу) 100 мг (2 прийоми) 200-400 мг (2 прийоми). Для досягнення терапевтичного ефекту дози можна збільшити на 100 мг кожні 1-2 тижні. Цей режим повинен використовуватися з іншими препаратами, які суттєво не інгібують та не індукують глюкуронізацію ламотриджину. 25 мг (1 раз на добу) 50 мг (1 раз на добу) 100-200 мг (в 1 або 2 прийоми). Для досягнення терапевтичного ефекту доза може бути збільшена на 50-100 мг кожні 1-2 тижні. У пацієнтів, які приймають ПЕП, фармакокінетична взаємодія яких з ламотриджином нині невідома, повинен використовуватися режим дозування, рекомендований для застосування ламотриджину в комбінації з вальпроатами. Через ризик розвитку висипки не слід перевищувати початкову дозу препарату Ламіктал і рекомендований режим підвищення дози. Діти віком від 3 до 12 років (Таблиця 2) У дітей, які приймають вальпроати у поєднанні з іншими ПЕП або без них, початкова доза препарату Ламіктал становить 0,15 мг/кг/добу 1 раз на добу протягом 2 тижнів, надалі - 0,3 мг/кг/сут 1 раз на добу протягом 2 тижнів. Потім доза може бути збільшена максимально на 0,3 мг/кг кожні 1-2 тижні, доки не буде досягнуто оптимального терапевтичного ефекту. Звичайна підтримуюча доза для досягнення оптимального терапевтичного ефекту становить 1-5 мг/кг/сут на 1 або 2 прийоми. Максимальна доза становить 200 мг на добу. У дітей, які отримують ПЕП або інші препарати, що індукують глюкуронізацію ламотриджину, у поєднанні з іншими ПЕП або без них (за винятком вальпроатів), початкова доза препарату Ламіктал® становить 0,6 мг/кг/добу на 2 прийоми протягом 2 тижнів, надалі - 1,2 мг/кг/сут на 2 прийоми протягом 2 тижнів. Потім дозу слід збільшувати максимально на 1,2 мг/кг кожні 1-2 тижні, доки не буде досягнуто оптимального терапевтичного ефекту. Звичайна підтримуюча доза, коли досягається оптимальний терапевтичний ефект, становить 5-15 мг/кг/сут в 2 прийоми. Максимальна доза становить 400 мг на добу. У пацієнтів, які приймають інші препарати, які суттєво не інгібують та не індукують глюкуронізацію ламотриджину, початкова доза препарату Ламіктал® становить 0,3 мг/кг/добу на 1 або 2 прийоми протягом 2 тижнів, надалі – 0,6 мг/кг /сут на 1 або 2 прийоми протягом 2 тижнів. Потім дозу слід збільшувати максимально на 0,6 мг/кг кожні 1-2 тижні, доки не буде досягнуто оптимального терапевтичного ефекту. Звичайна підтримуюча доза, при якій досягається оптимальний терапевтичний ефект, становить від 1 до 10 мг/кг/сут на 1 або 2 прийоми. Максимальна доза становить 200 мг на добу. Ймовірно, що пацієнтам віком від 3 до 6 років потрібна підтримуюча доза, що знаходиться на верхній межі діапазону, що рекомендується. Щоб бути впевненим, що підтримується терапевтична доза, необхідно контролювати масу тіла дитини та коригувати дозу препарату при її зміні. Через ризик розвитку висипки не слід перевищувати початкову дозу препарату та наступний режим підвищення дози. Таблиця 2. Рекомендований режим дозування препарату Ламіктал при лікуванні епілепсії у дітей віком від 3 до 12 років Режим дозування Тиждень 1-2 Тиждень 3-4 Підтримуюча доза Монотерапія типових абсансів 0,3 мг/кг (в 1 або 2 прийоми) 0,6 мг/кг (в 1 або 2 прийоми) Підвищення дози на 0,6 мг/кг кожні 1-2 тижні до досягнення підтримуючої дози 1-10 мг/кг (призначається за 1 або 2 прийоми) до максимальної дози 200 мг/добу. Комбінована терапія з вальпроатами незалежно від іншої супутньої терапії 0,15 мг/кг (1 раз на добу) 0,3 мг/кг (1 раз на добу) Підвищення дози на 0,3 мг/кг кожні 1-2 тижні до досягнення підтримуючої дози 1-5 мг/кг/добу (призначається за 1 або 2 прийоми) до максимальної дози 200 мг/добу. Комбінована терапія без вальпроатів Цей режим повинен використовуватися з фенітоїном, карбамазепіном, фенобарбіталом, примідоном або іншими індукторами глюкуронізації ламотриджину. 0,6 мг/кг (2 прийоми) 1,2 мг/кг (2 прийоми) Підвищення дози на 1,2 мг/кг кожні 1-2 тижні до досягнення підтримуючої дози 5-15 мг/кг/добу (призначається за 1 або 2 прийоми) до максимальної дози 400 мг/добу. Цей режим повинен використовуватися з препаратами, які не інгібують та не індукують глюкуронізацію ламотриджину. 0,3 мг/кг (в 1 або 2 прийоми) 0,6 мг/кг (в 1 або 2 прийоми) Підвищення дози на 0,6 мг/кг кожні 1-2 тижні до досягнення підтримуючої дози 1-10 мг/кг/добу (1 або 2 прийоми) до максимальної дози 200 мг/добу. У пацієнтів, які приймають ПЕП, фармакокінетична взаємодія яких з ламотриджином нині невідома, повинен використовуватися режим дозування, рекомендований для застосування ламотриджину в комбінації з вальпроатами. Якщо розрахована добова доза у пацієнтів, які приймають вальпроати, становить 1-2 мг, можна призначити ламотриджин у дозі 2 мг через день протягом перших двох тижнів. Якщо розрахована добова доза у пацієнтів, які приймають вальпроати, становить менше 1 мг, ламотриджин не слід призначати. Діти молодші 3 років Застосування препарату Ламіктал® не вивчено як монотерапію у дітей віком до 2 років або як додаткову терапію у дітей віком до 1 місяця. Безпека та ефективність препарату Ламіктал® як додаткова терапія парціальних судом у дітей віком від 1 місяця до 2 років не встановлена. У дітей віком до 3 років застосування твердих лікарських форм (які попередньо не можна розчинити тощо) не дозволено. Загальні рекомендації щодо режиму дозування при лікуванні епілепсії При відміні супутніх ПЕП, або додаванні ПЕП, або застосуванні на фоні прийому ламотриджину інших лікарських препаратів або ПЕП необхідно брати до уваги те, що це може вплинути на фармакокінетику ламотриджину. Біполярний афективний розлад Дорослі у віці 18 років та старші Через ризик появи висипки не слід перевищувати початкову дозу препарату та наступний режим підвищення доз. Необхідно слідувати перехідному режиму дозування, який включає підвищення протягом 6 тижнів дози препарату Ламіктал® до підтримуючої стабілізуючої дози (Таблиця 3), після чого, за наявності показань, можна скасовувати інші психотропні препарати та/або ПЕП (Таблиця 4). Таблиця 3. Рекомендований режим підвищення дози препарату Ламіктал для досягнення підтримуючої добової стабілізуючої дози для дорослих (старше 18 років) при біполярному афективному розладі Режим дозування Тижня 1-2 Тижня 3-4 Тиждень 5 Цільова стабілізуюча доза (тиждень 6)** а) Комбінована терапія з інгібіторами глюкуронізації ламотриджину, наприклад, вальпроатами 12,5 мг (25 мг за день) 25 мг (1 раз на добу) 50 мг (в 1 або 2 прийоми на добу) 100 мг (1 або 2 прийоми на добу), максимальна добова доза 200 мг б) Комбінована терапія з інгібіторами глюкуронізації ламотриджину у пацієнтів, які не приймають інгібітори, такі як вальпроат. Цей режим повинен використовуватися з фенітоїном, карбамазепіном, фенобарбіталом, примідоном або іншими індукторами глюкуронізації ламотриджину. 50 мг (1 раз на добу) 100 мг (в 2 прийоми на добу) 200 мг (2 прийоми на добу) 300 мг на 6 тижні терапії, при необхідності збільшити дозу до 400 мг на добу на 7 тижні терапії (в 2 прийоми на добу) в) Монотерапія ламотриджином або комбінована терапія у пацієнтів, які приймають інші препарати, які не мають значної індукуючої або інгібуючої дії на глюкуронізацію ламотриджину. 25 мг (1 раз на добу) 50 мг (в 1 або 2 прийоми на добу) 100 мг (в 1 або 2 прийоми на добу) 200 мг (від 100 мг до 400 мг) (в 1 або 2 прийоми на добу) Примітка: у пацієнтів, які приймають пеп, фармакокінетична взаємодія яких з ламотриджином нині невідома, повинен використовуватися режим підвищення дози, рекомендований для застосування ламотриджину в комбінації з вальпроатами. ** Цільова стабілізуюча доза змінюється залежно від клінічного ефекту. а) Комбінована терапія з інгібіторами глюкуронізації ламотриджину, наприклад, вальпроатами Початкова доза препарату Ламіктал у пацієнтів, які додатково приймають препарати, що інгібують глюкуронізацію, такі як вальпроати, становить 25 мг через день протягом 2 тижнів, потім 25 мг 1 раз на добу протягом 2 тижнів. Дозу слід збільшити до 50 мг 1 раз на добу (або 2 прийоми) на 5 тижні. Звичайна цільова доза для отримання оптимального терапевтичного ефекту становить 100мг/добу (1 або 2 прийоми). Однак, доза може бути збільшена до максимальної добової дози 200 мг залежно від клінічного ефекту. б) Комбінована терапія з індукторами глюкуронізації ламотриджину у пацієнтів, які не приймають інгібітори, такі як вальпроати. Цей режим повинен використовуватися з фенітоїном, карбамазепіном, фенобарбіталом, примідоном та іншими індукторами глюкуронізації ламотриджину. Початкова доза препарату Ламіктал® у таких пацієнтів, які одночасно приймають препарати, що індукують глюкуронізацію ламотриджину і не приймають вальпроати, становить 50 мг 1 раз на добу протягом 2 тижнів, потім 100 мг на добу на 2 прийоми протягом 2 тижнів. На 5 тижні дозу слід збільшити до 200 мг на добу на 2 прийоми. На 6 тижні доза може бути збільшена до 300 мг на добу, проте звичайна цільова доза для досягнення оптимального терапевтичного ефекту становить 400 мг на добу (2 прийоми), і призначається, починаючи з 7 тижня лікування. в) Монотерапія ламотриджином або комбінована терапія у пацієнтів, які приймають препарати, які не мають суттєвого індукуючого або інгібуючого впливу на глюкуронізацію ламотриджину. Початкова доза препарату Ламіктал становить 25 мг 1 раз на добу протягом 2 тижнів, потім 50 мг на добу (в 1 або 2 прийоми) протягом 2 тижнів. На 5 тижні дозу слід збільшити до 100 мг на добу. Звичайна цільова доза для досягнення оптимального терапевтичного ефекту становить 200 мг на добу (1 або 2 прийоми). Однак у клінічних дослідженнях застосовувалися дози в діапазоні від 100 мг до 400 мг. Після досягнення цільової добової стабілізуючої дози, що підтримує, інші психотропні препарати можуть бути скасовані (Таблиця 4). Таблиця 4. Підтримуюча загальна добова доза препарату Ламіктал®, що стабілізує, для лікування біполярного афективного розладу після відміни супутніх психотропних препаратів або ПЕП Режим дозування Тиждень 1 Тиждень 2 Тиждень 3 і далі* а) Після відміни інгібіторів глюкуронізації ламотриджину, наприклад, вальпроатів Подвоїти дозу, що стабілізує, не перевищуючи 100 мг/тиж. Тобто цільова стабілізуюча доза 100 мг на добу збільшується на 1 тижні до 200 мг на добу. Зберегти дозу 200 мг на добу на 2 прийоми. б) Після відміни індукторів глюкуронізації ламотриджину залежно від вихідної дози. Цей режим повинен бути використаний при застосуванні фенітоїну, карбамазепіну, фенобарбіталу, примідону або інших індукторів глюкуронізації ламотриджину. 400 мг 300 мг 200 мг 300 мг 225 мг 150 мг 200 мг 150 мг 100 мг в) Після відміни інших психотропних препаратів у пацієнтів, які не приймають індуктори або інгібітори глюкуронізації ламотриджину Підтримувати цільову дозу, досягнуту в процесі режиму підвищення (200 мг на добу на 2 прийоми; діапазон доз від 100 мг до 400 мг). Примітка: у пацієнтів, які приймають ПЕП, фармакокінетична взаємодія яких з ламотриджином в даний час невідома, рекомендується підтримувати поточну дозу ламотриджину і добір ламотриджину необхідно проводити, ґрунтуючись на клінічній відповіді. * За необхідності доза може бути збільшена до 400 мг на добу. а) Терапія ламотриджином після відміни комбінованої терапії з інгібіторами глюкуронізації ламотриджину, наприклад, вальпроатами Відразу після відміни вальпроатів, цільову стабілізуючу дозу препарату Ламіктал слід подвоїти та підтримувати на цьому рівні. б) Терапія ламотриджином після відміни комбінованої терапії з індукторами глюкуронізації ламотриджину в залежності від вихідної підтримуючої дози. Цей режим повинен бути використаний при застосуванні фенітоїну, карбамазепіну, фенобарбіталу, примідону або інших індукторів глюкуронізації ламотриджину. Дозу препарату Ламіктал слід поступово знижувати протягом 3 тижнів після відміни індукторів глюкуронізації. в) Терапія ламотриджином після відміни супутніх психотропних препаратів, які не мають інгібуючого або індукуючого впливу на глюкуронізацію ламотриджину Під час відміни супутніх препаратів повинна бути збережена цільова доза препарату Ламіктал®, досягнута в процесі підвищення. Корекція добової дози препарату Ламіктал у пацієнтів з біполярним афективним розладом після додавання інших препаратів Відсутній клінічний досвід у корекції добових доз препарату Ламіктал після додавання інших препаратів. Однак на підставі досліджень щодо взаємодії препаратів можна надати такі рекомендації (Таблиця 5). Таблиця 5. Корекція добових доз препарату Ламіктал у пацієнтів з біполярним афективним розладом після додавання інших препаратів Режим дозування Поточна стабілізуюча доза ламотриджину (мг/добу) Тиждень 1 Тиждень 2 Тиждень 3 і далі а) Додавання інгібіторів глюкуронізації ламотриджину (наприклад, вальпроатів), залежно від вихідної дози ламотриджину 200 мг 100 мг Зберегти дозу 100 мг на добу. 300 мг 150 мг Зберегти дозу 150 мг на добу. 400 мг 200 мг Зберегти дозу 200 мг на добу. б) Додавання індукторів глюкуронізації ламотриджину у пацієнтів, які не отримують вальпроати, залежно від вихідної дози ламотриджину. Цей режим повинен бути використаний при застосуванні фенітоїну, карбамазепіну, фенобарбіталу, примідону або інших індукторів глюкуронізації ламотриджину. 200 мг 200 мг 300 мг 400 мг 150 мг 150 мг 225 мг 300 мг 100 мг 100 мг 150 мг 200 мг в) Додавання інших препаратів, які не мають значної індукуючої або інгібуючої дії на глюкуронізацію ламотриджину Підтримувати цільову дозу, досягнуту в процесі режиму підвищення (200 мг на добу; діапазон доз від 100 мг до 400 мг). Примітка: у пацієнтів, які приймають ПЕП, фармакокінетична взаємодія яких з ламотриджином нині невідома, повинен використовуватися режим дозування, рекомендований для застосування ламотриджину в комбінації з вальпроатами. Відміна терапії препаратом Ламіктал у пацієнтів з біполярним афективним розладом Під час проведення клінічних досліджень різка відміна препарату Ламіктал не викликала збільшення частоти, тяжкості або зміни характеру небажаних реакцій порівняно з плацебо. Таким чином, пацієнтам можна скасовувати препарат Ламіктал без поступового зниження його дози. Діти та підлітки молодші 18 років Препарат Ламіктал® не показаний для лікування біполярного афективного розладу у дітей та підлітків віком до 18 років. Безпека та ефективність застосування ламотриджину при біполярному афективному розладі у пацієнтів цієї вікової групи не оцінювалися. Таким чином, рекомендації щодо дозування не можуть бути надані. Загальні рекомендації щодо дозування препарату Ламіктал® у спеціальних груп пацієнтів Жінки, які приймають гормональні контрацептиви а) Застосування препарату Ламіктал® пацієнтами, які вже отримують гормональні контрацептиви: незважаючи на те, що пероральні гормональні контрацептиви підвищують кліренс ламотриджину, немає потреби у спеціальних рекомендаціях щодо режиму підвищення дози препарату Ламіктал® тільки на підставі прийому гормональних контрацептивів. Режим підвищення доз повинен відповідати рекомендованим вказівкам залежно від того, чи додається препарат Ламіктал до вальпроатів (інгібіторів глюкуронізації ламотриджину) або індукторам глюкуронізації ламотриджину; або препарат Ламіктал® застосовується за відсутності вальпроатів або індукторів глюкуронізації ламотриджину (див. Таблицю 1 для епілепсії та Таблицю 3 для біполярного афективного розладу). б) Застосування гормональних контрацептивів пацієнтами, які вже одержують підтримуючі дози препарату Ламіктал® та НЕ одержують індуктори глюкуронізації ламотриджину: у більшості випадків потрібне підвищення підтримуючої дози ламотриджину, але не більше ніж у 2 рази. При призначенні гормональних контрацептивів рекомендується підвищення дози ламотриджину на 50-100 мг на добу щотижня залежно від клінічної картини. Не рекомендується перевищувати ці цифри, якщо клінічний стан пацієнта не потребує подальшого підвищення дози препарату Ламіктал. в) Припинення прийому гормональних контрацептивів пацієнтами, які вже одержують підтримуючі дози препарату Ламіктал® та НЕ одержують індуктори глюкуронування ламотриджину: у більшості випадків потрібне зниження дози препарату Ламіктал®, але не більше ніж на 50%. Рекомендується поступове зниження добової дози препарату Ламіктал на 50-100 мг щотижня (швидкість зниження не повинна перевищувати 25% від добової дози на тиждень) протягом більше 3 тижнів, якщо клінічний стан пацієнта не потребує іншого. Застосування атазанавіру в комбінації з ритонавіром Незважаючи на той факт, що при сумісному застосуванні з атазанавіром у комбінації з ритонавіром концентрація ламотриджину в плазмі знижувалася, корекції режиму дозування препарату Ламіктал® при одночасному застосуванні з атазанавіром у комбінації з ритонавіром не потрібно. Підвищення дози препарату Ламіктал® повинно проводитися на підставі рекомендацій, виходячи з того, чи додається ламотриджин до терапії вальпроатами (інгібіторами глюкуронізації ламотриджину) або до терапії індукторами глюкуронізації ламотриджину, або ламотриджин застосовується у відсутності. У пацієнтів, які вже приймають підтримуючі дози препарату Ламіктал і не приймають індуктори глюкуронізації ламотриджину, при застосуванні атазанавіру в комбінації з ритонавіром дозу ламотриджину, можливо, буде необхідно підвищити, а при відміні атазанавіру в комбінації з ритонавіром. Пацієнти похилого віку (старше 65 років) Не потрібно корекції режиму дозування порівняно з схемою, що рекомендується. Фармакокінетика ламотриджину у цій віковій групі практично не відрізняється від такої у дорослих віком до 65 років. Порушення функції печінки Початкову, зростаючу та підтримуючу дози зазвичай слід зменшити приблизно на 50% та 75% у пацієнтів з помірним (стадія В за шкалою Чайлд-Пью) та тяжким (стадія С за шкалою Чайлд-Пью) ступенем порушення функції печінки відповідно. Зростаюча та підтримуюча дози повинні коригуватися залежно від клінічного ефекту. Порушення функції нирок Пацієнтам з нирковою недостатністю препарат Ламіктал слід застосовувати з обережністю. У пацієнтів з термінальною стадією ниркової недостатності початкові дози препарату Ламіктал слід розраховувати відповідно до режиму дозування для пацієнтів, які приймають ПЕП. У пацієнтів із значним зниженням функції нирок може бути рекомендовано зниження підтримуючих доз.ПередозуванняСимптоми При прийомі доз, що перевищують у 10-20 разів максимальні терапевтичні, були зареєстровані випадки з летальним кінцем. Передозування виявлялося симптомами, що включали ністагм, атаксію, порушення свідомості, епілептичний напад та кому. При передозуванні у пацієнтів також спостерігається розширення інтервалу QRS (подовження часу внутрішньошлуночкової провідності). Лікування Рекомендована госпіталізація та проведення підтримуючої терапії відповідно до клінічної картини або рекомендацій національного токсикологічного центру.Запобіжні заходи та особливі вказівкиВисипання на шкірі Існують повідомлення про побічні явища з боку шкіри, які можуть виникати протягом перших 8 тижнів після початку терапії ламотриджином. Більшість висипань носить легкий характер і проходить самостійно, проте є повідомлення про висипання, які вимагали госпіталізації пацієнта та припинення прийому ламотриджину. Вони включали такі потенційно життєзагрозливі шкірні реакції, як синдром Стівенса-Джонсона та токсичний епідермальний некроліз (синдром Лайєлла). Тяжкі шкірні реакції у дорослих хворих, які застосовують ламотриджин відповідно до загальноприйнятих рекомендацій, розвиваються з частотою приблизно 1 на 500 хворих на епілепсію. Приблизно в половині цих випадків зареєстровано синдром Стівенса-Джонсона (1 на 1000 хворих). У хворих із біполярними розладами частота тяжких шкірних висипань за даними клінічних досліджень становить приблизно 1 на 1000 хворих. Діти ризик розвитку важких шкірних висипань вище, ніж в дорослих. За наявними даними частота шкірних висипань, які вимагали госпіталізації, в дітей віком становила від 1 на 300 до 1 на 100 хворих дітей. У дітей початкові прояви висипки можуть бути помилково прийняті за інфекцію, тому лікарі повинні брати до уваги можливість реакції дітей на препарат, що проявляється розвитком висипки та лихоманки у перші 8 тижнів терапії. Крім того, сумарний ризик розвитку висипу значною мірою пов'язаний з: високою початковою дозою ламотриджину та перевищенням рекомендованої швидкості підвищення доз ламотриджину; одночасним застосуванням із вальпроатами. Обережність необхідна при призначенні пацієнтам, які мають в анамнезі алергічні реакції або висип у відповідь на прийом інших протиепілептичних препаратів, оскільки частота розвитку висипу (що не класифікувалася як серйозна) у пацієнтів з таким анамнезом спостерігалася втричі частіше при призначенні ламотриджину, ніж у пацієнтів анамнезом. При виявленні висипу всі пацієнти (дорослі та діти) мають бути одразу оглянуті лікарем. Прийом ламотриджину повинен бути негайно припинений за винятком випадків, коли очевидно, що розвиток висипу не пов'язаний з прийомом препарату. Не рекомендується відновлювати прийом ламотриджину у випадках, коли його попереднє призначення було скасовано у зв'язку з розвитком шкірної реакції, якщо очікуваний терапевтичний ефект від застосування препарату не перевищує ризик побічних ефектів. Повідомлялося,що висип може бути частиною синдрому гіперчутливості, пов'язаного з різними системними проявами, включаючи лихоманку, лімфаденопатію, набряклість обличчя та порушення з боку крові та печінки. Тяжкість прояву синдрому варіює в широких межах і в окремих випадках може призводити до розвитку синдрому ДВЗ та поліорганної недостатності. Необхідно відзначити, що ранні прояви синдрому гіперчутливості (тобто лихоманки, лімфаденопатії) можуть спостерігатися навіть якщо немає явних проявів висипу. При розвитку подібних симптомів хворий повинен негайно звернутися до лікаря і, якщо не буде встановлено іншу причину симптомів, ламотріджин слід відмінити.набряклість особи та порушення з боку крові та печінки. Тяжкість прояву синдрому варіює в широких межах і в окремих випадках може призводити до розвитку синдрому ДВЗ та поліорганної недостатності. Необхідно відзначити, що ранні прояви синдрому гіперчутливості (тобто лихоманки, лімфаденопатії) можуть спостерігатися навіть якщо немає явних проявів висипу. При розвитку подібних симптомів хворий повинен негайно звернутися до лікаря і, якщо не буде встановлено іншу причину симптомів, ламотріджин слід відмінити.набряклість особи та порушення з боку крові та печінки. Тяжкість прояву синдрому варіює в широких межах і в окремих випадках може призводити до розвитку синдрому ДВЗ та поліорганної недостатності. Необхідно відзначити, що ранні прояви синдрому гіперчутливості (тобто лихоманки, лімфаденопатії) можуть спостерігатися навіть якщо немає явних проявів висипу. При розвитку подібних симптомів хворий повинен негайно звернутися до лікаря і, якщо не буде встановлено іншу причину симптомів, ламотріджин слід відмінити.При розвитку подібних симптомів хворий повинен негайно звернутися до лікаря і, якщо не буде встановлено іншу причину симптомів, ламотріджин слід відмінити.При розвитку подібних симптомів хворий повинен негайно звернутися до лікаря і, якщо не буде встановлено іншу причину симптомів, ламотріджин слід відмінити. Асептичний менінгіт Розвиток асептичного менінгіту є оборотним при відміні препарату здебільшого та відновлюється у ряді випадків при повторному призначенні. Повторне призначення призводить до швидкого повернення симптомів, які часто бувають важчими. Ламотриджин не призначають повторно пацієнтам, у яких припинення лікування було асоційовано з асептичним менінгітом. Гормональні контрацептиви Вплив гормональних контрацептивів на фармакокінетику ламотриджину Було показано, що комбінований препарат етинілестрадіол/левоноргестрел (30 мкг/150 мкг) приблизно вдвічі підвищує кліренс ламотриджину, що призводить до зниження рівня ламотриджину в плазмі. При його призначенні для досягнення максимального терапевтичного ефекту необхідно підвищення підтримуючих доз ламотриджину, але не більше ніж у 2 рази. У жінок, які вже не приймають індуктори глюкуронування ламотриджину та приймають гормональні контрацептиви, схема лікування яких включає тиждень прийому неактивного препарату (або тижневу перерву у прийомі контрацептиву), у цей період часу спостерігатиметься поступове транзиторне підвищення концентрації ламотриджину. Підвищення концентрації буде виражено більше,якщо чергове збільшення дози ламотриджину проводитиметься безпосередньо перед прийомом або в період прийому неактивного препарату. Медичні працівники повинні опанувати клінічні навички ведення жінок, які на фоні лікування ламотриджином починають або припиняють приймати гормональні контрацептиви, оскільки це може вимагати корекції дози ламотриджину. Інші пероральні контрацептиви та гормональна замісна терапія не були вивчені, хоча вони можуть подібним чином впливати на фармакокінетичні параметри ламотриджину. Вплив ламотриджину на фармакокінетику гормональних контрацептивів Спільне призначення ламотриджину та комбінованого гормонального контрацептиву (що містить етинілестрадіол та левоноргестрел) призводить до помірного підвищення кліренсу левоноргестрелу та змін концентрації ФСГ та ЛГ. Вплив цих змін на овуляторну активність яєчників невідомий. Однак не можна виключити можливість, що у деяких хворих, які приймають ламотриджин та гормональні контрацептиви, ці зміни можуть спричинити зниження ефективності контрацептивів. Такі хворі мають бути проінструктовані необхідність негайно повідомляти лікаря про зміни у характері менструального циклу, тобто. про раптові кровотечі. Дигідрофолат редуктаза Ламотриджин є слабким інгібітором дигідрофолат редуктази, тому існує можливість втручання препарату в метаболізм фолатів при його тривалому призначенні. Однак було показано, що ламотриджин не викликав суттєвих змін концентрації гемоглобіну, середнього обсягу еритроцитів, концентрації фолатів, еритроцитів сироватки при тривалості призначення препарату до 1 року та не знижував концентрації фолатів в еритроцитах при призначенні ламотриджину тривалістю до 5 років. Вплив ламотриджину на катіонний переносник органічних субстратів Ламотриджин є інгібітором канальцевої секреції шляхом впливу на катіонний переносник білків. Це може призвести до підвищення концентрацій плазми деяких лікарських засобів, які виводяться головним чином через нирки. Спільне призначення ламотриджину та субстратів з вузьким терапевтичним діапазоном, наприклад, дофетиліду, не рекомендується. Ниркова недостатність Одноразове призначення ламотриджину хворим з тяжкою нирковою недостатністю не виявило значних змін концентрації ламотриджину. Однак накопичення глюкуронідного метаболіту є можливим, тому необхідно виявляти обережність при лікуванні хворих з нирковою недостатністю. Пацієнти, які приймають інші препарати, що містять ламотриджин Не можна призначати ламотриджин (у звичайних таблетках або розчинних/жувальних таблетках) хворим, які вже отримують будь-які інші препарати, що містять ламотриджин, без консультації лікаря. Епілепсія Різке скасування прийому ламотриджину, як і інших ПЕП, може спровокувати розвиток судом. Якщо різке припинення терапії не є вимогою безпеки (наприклад, при появі висипу), дозу ламотриджину слід поступово знижувати протягом 2-х тижнів. У літературі є повідомлення про те, що важкі судомні напади, включаючи епілептичний статус, можуть призвести до розвитку рабдоміолізу, поліорганних порушень та дисемінованого внутрішньосудинного згортання, іноді з фатальним результатом. Подібні випадки спостерігалися і при лікуванні хворих на ламотриджин. Суїцидальний ризик Симптоми депресії та/або біполярного розладу можуть спостерігатися у пацієнтів з епілепсією. Пацієнти з епілепсією та супутнім біполярним розладом знаходяться у групі високого ризику суїцидів. У 25-50% пацієнтів із біполярним розладом спостерігалася хоча б одна суїцидальна спроба; у таких пацієнтів може відзначатися посилення суїцидальних думок та суїцидальної поведінки (суїцидальність) на фоні прийому препаратів для лікування біполярного розладу, включаючи ламотриджин, а також без лікування. Суїцидальні думки та суїцидальна поведінка відзначалися у пацієнтів, які приймали ПЕП за декількома показаннями, включаючи епілепсію та біполярний розлад. Мета-аналіз рандомізованих плацебо-контрольованих досліджень ПЕП (включно з ламотриджином) показав невелике збільшення суїцидального ризику. Механізм цієї дії невідомий і доступні дані не виключають можливості підвищення ризику суїциду при застосуванні ламотриджину. Таким чином,пацієнти повинні перебувати під ретельним наглядом щодо виникнення суїцидальних думок і поведінки. Пацієнти (та особи, які здійснюють догляд за пацієнтами) повинні бути поінформовані про необхідність медичної консультації у разі виникнення таких симптомів. Біполярний афективний розлад Діти та підлітки молодші 18 років Лікування антидепресантами пов'язане зі збільшенням ризиків суїцидальних думок та поведінки у дітей та підлітків з великою депресією та іншими психічними порушеннями. Клінічне погіршення у пацієнтів із біполярним афективним розладом У пацієнтів з біполярним розладом, які отримують ламотриджин, необхідно ретельно моніторувати симптоми клінічного погіршення (включаючи появу нових симптомів) та суїцидальності, особливо на початку курсу лікування та в момент зміни дози. Пацієнти, у яких в анамнезі відзначалися суїцидальні думки або суїцидальна поведінка, молоді пацієнти та пацієнти, у яких було виявлено виникнення значної міри суїцидальних думок до початку терапії, знаходяться у групі високого ризику виникнення суїцидальних думок або суїцидальної поведінки, такі пацієнти повинні перебувати під спостереженням під час лікування. Пацієнти (і особи, які здійснюють догляд за пацієнтами) повинні бути попереджені про необхідність спостереження за будь-якими погіршеннями стану пацієнтів (включаючи появу нових симптомів) та/або появою суїцидальних думок/поведінки або думок про заподіяння шкоди собі та повинні звернутися за медичною допомогою негайно, якщо ці симптоми є. При цьому слід оцінити ситуацію та внести відповідні зміни до режиму терапії, включаючи можливість відміни препарату у пацієнтів, у яких є клінічне погіршення (включаючи появу нових симптомів) та/або появу суїцидальних думок/поведінки, особливо якщо ці симптоми тяжкі, з раптовим початком та що раніше не відзначалися. Вплив на здатність до керування автотранспортом та управління механізмами Два проведені дослідження за участю здорових добровольців показали, що вплив ламотриджину на точну візуально-рухову координацію, рухи очей та суб'єктивний седативний ефект не відрізнявся від впливу плацебо. Є повідомлення про побічні ефекти ламотриджину неврологічного характеру, таких як запаморочення та диплопія. Тому перш ніж сісти за кермо автомобіля або керувати механізмами, хворі повинні оцінити вплив ламотриджину на свій стан. Оскільки ефект усіх протиепілептичних засобів має індивідуальну варіабельність, то пацієнти повинні проконсультуватися зі своїм лікарем про можливість водити машину.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. Діюча речовина: Ламотриджин – 25,0 мг; Допоміжні речовини: Лактози моногідрат – 24,7 мг; Целюлоза мікрокристалічна – 24,7 мг; Карбоксиметилкрохмаль натрію – 2,5 мг; Повідон – 2,5 мг; Магнію стеарат – 0,4 мг; Барвник заліза оксид жовтий – 0,2 мг. По 10 таблеток у блістері із ПВХ/алюмінієвої фольги. По 3 блістери разом з інструкцією із застосування в картонній пачці.Опис лікарської формиТаблетки від блідо-жовтого до жовто-коричневого кольору, квадратні із закругленими кутами. Одна сторона плоска з видавленим написом "GSEC7", інша сторона багатогранна, з опуклим квадратом з цифрою 25.Фармакотерапевтична групаПротиепілептичний засібФармакокінетикаВсмоктування Ламотриджин швидко і повністю всмоктується з кишечника, практично не піддаючись пресистемному метаболізму першого проходження. Максимальна концентрація у плазмі досягається приблизно через 2,5 години після перорального прийому препарату. Час досягнення максимальної концентрації незначно збільшується після їди, але ступінь абсорбції залишається незмінною. Фармакокінетика має лінійний характер прийому одноразової дози до 450 мг (найбільша досліджена доза). Спостерігаються значні індивідуальні коливання максимальної концентрації у рівноважному стані, проте з рідкісними коливаннями кожного окремого пацієнта. Розподіл Ламотриджин зв'язується з білками плазми приблизно на 55%. Малоймовірно, що вивільнення препарату через білки може призводити до розвитку токсичного ефекту. Об'єм розподілу становить 0,92-1,22 л/кг. Метаболізм У метаболізмі ламотриджину бере участь фермент урідіндифосфатглюкуронілтранфераза (УДФ-глюкуронілтрансфераза). Ламотриджин невеликою мірою підвищує свій власний метаболізм залежно від дози. Однак немає жодних даних, що підтверджують, що ламотриджин впливає на фармакокінетику інших протиепілептичних препаратів і що між ламотриджином та іншими препаратами, що метаболізуються системою цитохрому Р450, можлива взаємодія. Виведення У здорових дорослих середній рівноважний кліренс ламотриджину становить у середньому 39±14 мл/хв. Ламотриджин метаболізується з утворенням глюкуронідів, які виводяться нирками. Менш 10% препарату виводиться через нирки у незміненому вигляді, близько 2% через кишечник. Кліренс та період напіввиведення не залежать від дози. Період напіввиведення у здорових дорослих становить у середньому від 24 до 35 годин. У хворих із синдромом Жильбера спостерігалося зниження кліренсу препарату на 32% порівняно з контрольною групою, що, однак, не виходило за межі нормальних значень загальної популяції. На період напіввиведення ламотриджину великий вплив мають одночасно прийняті лікарські препарати. Середній період напіввиведення знижується приблизно до 14 годин при одночасному застосуванні з препаратами-індукторами глюкуронування, такими як карбамазепін та фенітоїн, і підвищується в середньому до 70 годин при одночасному застосуванні з вальпроатами. Особливі групи пацієнтів Діти У дітей кліренс ламотриджину при розрахунку на масу тіла вищий, ніж у дорослих; він найвищий в дітей віком до 5 років. У дітей період напіввиведення ламотриджину зазвичай коротший, ніж у дорослих. Його середнє значення приблизно дорівнює 7 годинам при одночасному застосуванні з препаратами, що індукують глюкуронування, такими як карбамазепін і фенітоїн, і підвищується в середньому до 45-50 годин при одночасному застосуванні з вальпроатами. Пацієнти похилого віку Клінічно значущі відмінності у кліренсі ламотриджину у хворих похилого віку порівняно з молодими пацієнтами не виявлено. Пацієнти з порушенням функції нирок При порушенні функції нирок початкова доза ламотриджину розраховується відповідно до стандартної схеми призначення протиепілептичного препарату. Зниження дози може бути потрібне лише при значному зниженні функції нирок. Пацієнти з порушенням функції печінки Початкова, зростаюча та підтримуюча дози повинні бути зменшені приблизно на 50% у пацієнтів з помірним ступенем печінкової недостатності (клас В за класифікацією Чайлд-П'ю) та на 75% у пацієнтів з тяжкою печінковою недостатністю (клас С за класифікацією Чайлд-П'ю). Збільшення дози та підтримуюча доза повинні коригуватися залежно від клінічного ефекту. Клінічна ефективність у пацієнтів з біполярним афективним розладом Ефективність у запобіганні розладам настрою у пацієнтів з біполярними розладами була продемонстрована у двох фундаментальних клінічних дослідженнях. В результаті комбінованого аналізу отриманих результатів було встановлено, що тривалість ремісії, що визначалася як час до виникнення першого епізоду депресії та до першого епізоду манії/гіпоманії/змішаного епізоду манії та гіпоманії після стабілізації, довше у групі ламотриджину порівняно з плацебо. Тривалість ремісії більш виражена депресії.ФармакодинамікаЛамотриджин є блокатором потенціалзалежних натрієвих каналів. У культурі нейронів він викликає потенціалзалежну блокаду імпульсації, що безперервно повторюється, і пригнічує патологічне вивільнення глютамінової кислоти (амінокислота, що грає ключову роль у розвитку епілептичних нападів), а також інгібує деполяризацію, викликану глютаматом.Показання до застосуванняЕпілепсія Діти від 3 до 12 років Епілепсія (парціальні та генералізовані напади, включаючи тоніко-клонічні судоми, а також напади при синдромі Леннокса-Гасто) у складі комбінованої терапії. Після досягнення контролю епілепсії на тлі комбінованої терапії супутні протиепілептичні препарати (ПЕП) можуть бути відмінені, і прийом ламотриджину продовжено у монотерапії. Монотерапія типових абсансів. Дорослі та діти (старші 12 років) Епілепсія (парціальні та генералізовані напади, включаючи тоніко-клонічні судоми, а також напади при синдромі Леннокса-Гасто) у складі комбінованої терапії або монотерапії. Біполярний афективний розлад Дорослі (18 років та старші) Попередження порушень настрою (депресії, манії, гіпоманії, змішаних епізодів) у хворих з біполярним афективним розладом.Протипоказання до застосуванняПідвищена чутливість до ламотриджину або до будь-якого іншого компонента препарату.Вагітність та лактаціяФертильність Дослідження щодо вивчення репродуктивної функції тварин при застосуванні ламотриджину не виявили порушення фертильності. Дослідження щодо впливу ламотриджину на фертильність людини не проводилися. Вагітність Ризик, пов'язаний з ПЕП загалом Жінкам, здатним до народження дітей, необхідно проконсультуватися з фахівцями. Якщо жінка планує вагітність, необхідність лікування ПЕП повинна бути переглянута. У жінок, яким проводиться лікування епілепсії, слід уникати раптового припинення протиепілептичної терапії, оскільки це може призвести до відновлення нападів, що може мати серйозні наслідки для жінки та майбутньої дитини. У потомства матерів, які отримували ПЕП, ризик вроджених вад розвитку збільшується в 2-3 рази порівняно з очікуваною захворюваністю населення в цілому, що становить близько 3%. Найчастіше реєструються пороками є заяча губа, вади серця і судин, дефекти розвитку нервової трубки. Множинна терапія ПЕП пов'язана з вищим ризиком виникнення вроджених вад розвитку, ніж монотерапія, у зв'язку з цим? по можливості слід застосовувати монотерапію. Ризик, пов'язаний із прийомом ламотриджину Ламотриджин має легкий інгібуючий вплив на редуктазу дигідрофолієвої кислоти і тому, теоретично, може призвести до підвищеного ризику порушення розвитку ембріона та плода внаслідок зниження рівнів фолієвої кислоти. Слід розглянути можливість прийому фолієвої кислоти під час планування вагітності та на ранніх стадіях вагітності. Дані післяреєстраційного спостереження з кількох проспективних регістрів вагітності дозволили задокументувати результати вагітностей близько 8700 жінок, які отримували монотерапію препаратом Ламіктал у першому триместрі вагітності. У цілому нині, отримані дані не підтверджують загального збільшення ризику виникнення вроджених вад розвитку. Хоча з обмеженої кількості регістрів вагітності є повідомлення про збільшення ризику пороків ротової порожнини, завершене дослідження на кшталт випадок-контроль не виявило збільшення ризику розвитку пороків ротової порожнини в порівнянні з іншими серйозними вадами розвитку, що виникають після застосування ламотриджину. Даних щодо застосування препарату Ламіктал при комбінованій терапії недостатньо, щоб оцінити, чи пов'язаний ризик виникнення пороків розвитку з іншими препаратами, що застосовуються в комбінації з ламотриджином. Так само, як і інші препарати, препарат Ламіктал повинен призначатися під час вагітності тільки в тому випадку, якщо очікувана терапевтична користь перевищує потенційний ризик. Фізіологічні зміни при вагітності можуть впливати на концентрацію ламотриджину та/або його терапевтичний ефект. Є повідомлення про зниження концентрації ламотриджину у крові під час вагітності. Призначення препарату Ламіктал вагітним має бути забезпечене відповідною тактикою ведення хворих. Період грудного вигодовування Ламотриджин різною мірою проникає в грудне молоко, загальна концентрація ламотриджину у дітей, які перебувають на грудному вигодовуванні, може досягати приблизно 50% від концентрації ламотриджину, зареєстрованої у матері. Таким чином, у деяких дітей, які перебувають на грудному вигодовуванні, сироваткові концентрації ламотриджину можуть досягати рівнів, при яких виявляються фармакологічні ефекти. Необхідно співвідносити потенційну користь від годування грудним молоком та потенційний ризик розвитку небажаних реакцій у дитини. Якщо жінка, яка приймає препарат Ламіктал, вирішує годувати грудьми, то у дитини необхідно моніторувати появу будь-яких небажаних реакцій.Побічна діяНебажані реакції, виявлені під час клінічних досліджень у пацієнтів з епілепсією або біполярним афективним розладом, були поділені на окремі розділи, специфічні для застосування. Додаткові небажані реакції, виявлені в ході післяреєстраційного спостереження та обох показань до застосування, включені до розділу "Постреєстраційне спостереження". При розгляді загального профілю безпеки препарату Ламіктал слід ознайомитися з інформацією, що міститься у всіх трьох розділах. Небажані реакції, представлені нижче, перераховані відповідно до ураження органів і систем органів і частотою народження. Частота народження визначається таким чином: дуже часто (≥ 1/10), часто (≥ 1/100 і < 1/10), нечасто (≥ 1/1 000 і Частота народження небажаних реакцій Епілепсія Наступні небажані реакції були виявлені під час клінічних досліджень у пацієнтів з епілепсією та при визначенні загального профілю безпеки препарату Ламіктал® повинні розглядатися спільно з небажаними реакціями, виявленими у ході клінічних досліджень у пацієнтів з біполярним афективним розладом та післяреєстраційного застосування препарату. Порушення з боку шкіри та підшкірних тканин - Дуже часто: шкірний висип; Рідко: синдром Стівенса-Джонсона; Дуже рідко: токсичний епідермальний некроліз. У подвійних сліпих додаткових клінічних дослідженнях у дорослих шкірні висипи виникали у 10% пацієнтів і менше, які приймали препарат Ламіктал®, і у 5% пацієнтів, які приймали плацебо. У 2% пацієнтів виникнення шкірного висипу спричинило відміну препарату Ламіктал®. Висипання, зазвичай макуло-папульозного характеру, в основному з'являється протягом 8 тижнів з початку терапії і проходить після відміни препарату Ламіктал®. Є повідомлення про рідкісні випадки розвитку тяжкого, потенційно небезпечного життя шкірного висипу, включаючи синдром Стівенса-Джонсона і токсичний епідермальний некроліз (синдром Лайелла). Хоча в більшості випадків при відміні препарату відбувався зворотний розвиток симптомів, у деяких хворих залишалися незворотні рубці, і в окремих випадках були зареєстровані смертельні наслідки, пов'язані з прийомом препарату. Загальний ризик розвитку висипу тісно пов'язаний із: високими початковими дозами препарату Ламіктал® та перевищенням рекомендованої дози при його застосуванні; супутнім застосуванням вальпроатів. Також було отримано повідомлення про розвиток висипки в рамках синдрому гіперчутливості, пов'язаного з різними системними проявами**. Порушення з боку крові та лімфатичної системи - Дуже рідко: гематологічні порушення (включаючи нейтропенію, лейкопенію, анемію, тромбоцитопенію, панцитопенію, апластичну анемію, агранулоцитоз), лімфаденопатію. Гематологічні порушення та лімфаденопатія можуть бути пов'язані або не пов'язані із синдромом гіперчутливості**. Порушення з боку імунної системи - Дуже рідко: синдром гіперчутливості** (включаючи такі симптоми, як лихоманка, лімфаденопатія, набряк обличчя, порушення крові та функції печінки, синдром дисемінованого внутрішньосудинного згортання (ДВЗ), поліорганна недостатність). ** Також були отримані повідомлення про розвиток висипки в рамках синдрому гіперчутливості, пов'язаного з різними системними проявами, включаючи лихоманку, лімфаденопатію, набряк обличчя та порушення з боку крові та функції печінки. Синдром протікає з різним ступенем клінічної тяжкості і може в окремих випадках призводити до розвитку ДВС-синдрому та поліорганної недостатності. Важливо відзначити, що ранні прояви гіперчутливості (наприклад, пропасниця, лімфаденопатія) можуть бути присутніми навіть за відсутності явних ознак висипу. При розвитку таких ознак і симптомів пацієнта слід негайно оглянути лікарем, і, якщо не буде встановлено іншу причину розвитку симптомів, препарат Ламіктал® слід відмінити. Порушення психіки: - Часто: агресивність, дратівливість; Дуже рідко: тики, галюцинації, сплутаність свідомості. Порушення з боку нервової системи: - Дуже часто: головний біль; Часто: сонливість, безсоння, запаморочення, тремор; Нечасто: Атаксія; Рідко: ністагм. Порушення з боку органу зору: - Нечасто: диплопія, нечіткість зору. Порушення з боку шлунково-кишкового тракту: - Часто: нудота, блювання, діарея. Порушення з боку печінки та жовчовивідних шляхів - Дуже рідко: підвищення активності печінкових ферментів, порушення функції печінки, печінкова недостатність. Порушення функції печінки зазвичай розвиваються у поєднанні з реакціями гіперчутливості, але в поодиноких випадках відзначалися і відсутність явних ознак гіперчутливості. Порушення з боку скелетно-м'язової та сполучної тканини - Дуже рідко: вовчаково-подібний синдром. Загальні розлади та порушення у місці введення - Часто: стомлюваність. Біполярний афективний розлад Наступні небажані реакції були виявлені під час клінічних досліджень у пацієнтів з біполярним афективним розладом та при визначенні загального профілю безпеки препарату Ламіктал® повинні розглядатися спільно з небажаними реакціями, виявленими під час клінічних досліджень у пацієнтів з епілепсією та післяреєстраційного спостереження. Порушення з боку шкіри та підшкірних тканин - Дуже часто: шкірний висип; Рідко: синдром Стівенса-Джонсона. При оцінці всіх досліджень (контрольованих і неконтрольованих) по препарату Ламіктал® у пацієнтів з біполярним афективним розладом % пацієнтів, які отримували препарат Ламіктал®, та у 6% пацієнтів, які отримували плацебо. Порушення з боку нервової системи: - Дуже часто: головний біль; Часто: ажитація, сонливість, запаморочення. Порушення з боку скелетно-м'язової та сполучної тканини - Часто: артралгія. Загальні розлади та порушення у місці введення - Часто: біль, біль у спині. Післяреєстраційне спостереження Цей розділ включає небажані реакції, виявлені в ході післяреєстраційного спостереження за обома показаннями до застосування. При визначенні загального профілю безпеки препарату Ламіктал дані небажані реакції повинні розглядатися спільно з небажаними реакціями, виявленими в ході клінічних досліджень у пацієнтів з епілепсією та біполярним афективним розладом. Порушення з боку шкіри та підшкірних тканин - Рідко: алопеція. Порушення психіки – Дуже рідко: нічні кошмари. Порушення з боку нервової системи - Дуже часто: сонливість, атаксія, біль голови, запаморочення; Часто: ністагм, тремор, безсоння; Рідко: асептичний менінгіт; Дуже рідко: ажитація, нестійкість ходи, рухові розлади, погіршення симптомів хвороби Паркінсона, екстрапірамідні розлади, хореоатетоз. Є повідомлення про те, що препарат Ламіктал може погіршувати симптоми паркінсонізму у пацієнтів з хворобою Паркінсона і в поодиноких випадках викликати екстрапірамідні симптоми та хореоатетоз у пацієнтів без попередніх порушень. Порушення з боку органу зору: - Дуже часто: диплопія, нечіткий зір; Рідко: кон'юнктивіт. Порушення з боку шлунково-кишкового тракту: - Дуже часто: нудота, блювання; Часто діарея. Тільки при епілепсії Порушення з боку нервової системи Дуже рідко: підвищення частоти судомних нападів.Взаємодія з лікарськими засобамиУДФ-глюкуронілтрансфераза є основним ферментом, що метаболізує ламотриджин. Немає даних про здатність ламотриджину викликати клінічно значущу індукцію або інгібування мікросомальних ферментів печінки. У зв'язку з цим взаємодія між ламотриджином і препаратами, що метаболізуються ізоферментами цитохрому Р450, малоймовірна. Ламотриджин може індукувати свій метаболізм, але цей ефект виражений рівномірно і не має клінічно значущих наслідків. Таблиця 6. Вплив інших препаратів на глюкуронування ламотриджину Потужні інгібітори глюкуронування ламотриджину Потужні індуктори глюкуронування ламотриджину Препарати, що мало впливають на глюкуронування ламотриджину. Вальпроєва кислота Карбамазепін, фенітоїн, примідон, фенобарбітал, рифампіцин, лопінавір/ритонавір, атазанавір/ритонавір, комбінований препарат етинілестрадіол/левоноргестрел Препарати літію, бупропіон, оланзапін, окскарбазепін, фелбамат, габапентин, леветирацетам, прегабалін, топірамат, зонізамід, арипіпразол Вплив інших пероральних контрацептивів та замісної гормональної терапії не вивчався, хоча вони можуть впливати на фармакокінетичні показники ламотриджину. Взаємодія з ПЕП Вальпроєва кислота, яка пригнічує глюкуронування ламотриджину, знижує швидкість його метаболізму і подовжує його середній період напіввиведення майже в 2 рази. Деякі ПЕП (такі як фенітоїн, карбамазепін, фенобарбітал та примідон), які індукують мікросомальні ферменти печінки, прискорюють глюкуронування ламотриджину та його метаболізм. Повідомлялося про розвиток небажаних реакцій з боку ЦНС, що включали запаморочення, атаксію, диплопію, нечіткість зору та нудоту у хворих, які почали приймати карбамазепін на фоні терапії ламотриджином. Ці симптоми зазвичай проходили після зниження дози карбамазепіну. Аналогічний ефект спостерігався при прийомі ламотриджину та окскарбазепіну здоровими добровольцями, результат зниження доз не вивчався. При одночасному застосуванні ламотриджину у дозі 200 мг та окскарбазепіну у дозі 1200 мг ні окскарбазепін, ні ламотриджин не порушують метаболізм один одного. Поєднане застосування фелбамату в дозі 1200 мг 2 рази на добу та ламотриджину 100 мг 2 рази на добу не призводило до клінічно значущих змін фармакокінетики ламотриджину. При одночасному застосуванні ламотриджину і габапентину кліренс ламотриджину не змінювався. Можливі лікарські взаємодії леветирацетаму та ламотриджину досліджувалися при оцінці сироваткових концентрацій обох препаратів у ході плацебо-контрольованих клінічних досліджень. Ці дані показують, що ламотриджин та леветирацетам не впливають на фармакокінетику один одного. Не спостерігалося впливу прегабаліну в дозі 200 мг 3 рази на добу на рівноважні концентрації ламотриджину, таким чином прегабалін та ламотриджин не взаємодіють фармакокінетично один з одним. Застосування топірамату не призводило до зміни концентрації ламотриджину у плазмі. Однак прийом ламотриджину спричиняв збільшення концентрації топірамату на 15%. Прийом зонізаміду (у дозі 200-400 мг на добу) у ході клінічної програми одночасно з ламотриджином (у дозі 150-500 мг на добу) не спричиняв зміни фармакокінетичних параметрів ламотриджину. Дослідження показали, що ламотриджин не впливає на концентрацію інших ПЕП у плазмі крові. Результати досліджень in vitro показали, що ламотриджин не витісняє інші ПЕП у зв'язку з білками плазми. Взаємодія при поєднаному застосуванні з іншими психотропними препаратами Ламотриджин у дозі 100 мг/день не викликає порушення фармакокінетики безводного глюконату літію (по 2 г 2 рази на добу протягом 6 днів) при їх одночасному застосуванні. Багаторазовий прийом бупропіону внутрішньо не надає статистично значущого впливу на фармакокінетику одноразової дози ламотриджину і викликає незначне збільшення AUC (площі під фармакокінетичною кривою "концентрація-час") ламотриджину глюкуроніду. Оланзапін у дозі 15 мг знижує AUC та Сmах ламотриджину в середньому на 24% та 20% відповідно, що клінічно незначно. Ламотриджин у дозі 200 мг не змінює кінетики оланзапіну. Багаторазовий прийом ламотриджину в дозі 400 мг на добу не мав клінічно значущого ефекту на фармакокінетику рисперидону після прийому разової дози 2 мг здоровими добровольцями. При цьому відзначалася сонливість: у 12 з 14 пацієнтів при одночасному застосуванні ламотриджину та рисперидону; у 1 з 20 пацієнтів при прийомі лише рисперидону; в жодного пацієнта прийому одного ламотриджина. У дослідженні у 18 дорослих пацієнтів з біполярним афективним розладом, які отримували за встановленою схемою ламотриджин у дозі 100 мг на добу, дози арипіпразолу збільшували з 10 мг на добу до кінцевого значення 30 мг на добу протягом 7-денного періоду і далі продовжили лікування. з прийомом препарату 1 раз на добу ще протягом 7 днів. Спостерігалося середнє зниження приблизно на 10% Cmax та AUC ламотриджину. Ймовірно, такий вплив не матиме клінічних наслідків. Інгібування дії ламотриджину амітриптилином, бупропіоном, клоназепамом, флуоксетином, галоперидолом або лоразепамом має мінімальний вплив на утворення первинного метаболіту ламотриджину 2-N-глюкуроніду. Вивчення метаболізму буфуралолу мікросомальними ферментами печінки, виділеними у людини, дозволяє зробити висновок, що ламотриджин не знижує кліренс препаратів, що метаболізуються переважно ізоферментами CYP2D6. Результати досліджень in vitro також дозволяють припустити, що клозапін, фенелзин, рисперидон, сертралін або тразодон навряд чи можуть впливати на кліренс ламотриджину. Взаємодія з гормональними контрацептивами Вплив гормональних контрацептивів на фармакокінетику ламотриджину Прийом комбінованих пероральних контрацептивів, що містять 30 мкг етинілестрадіолу і 150 мкг левоноргестрелу, викликає приблизно двократне підвищення кліренсу ламотриджину (після його прийому внутрішньо), що призводить до зниження AUC і Сmах ламотриджину в середньому. Протягом тижня, вільного від прийому активного препарату, спостерігається підвищення концентрації плазми ламотриджину. при цьому концентрація ламотриджину. виміряна наприкінці цього тижня перед введенням наступної дози, що в середньому в 2 рази вище, ніж у період активної терапії. Вплив ламотриджину на фармакокінетику гормональних контрацептивів У період рівноважних концентрацій ламотриджин у дозі 300 мг не впливає на фармакокінетику етинілестрадіолу – компонента комбінованого перорального контрацептиву. Відзначалося невелике підвищення кліренсу другого компонента перорального контрацептиву - левоноргестрела, що призводило до зниження AUC і Сmах левоноргестрелу на 19% і 12% відповідно. Вимірювання сироваткових концентрацій фолікулостимулюючого гормону (ФСГ), лютеїнізуючого гормону (ЛГ) та естрадіолу під час цього дослідження виявило невелике зменшення придушення гормональної активності яєчників у деяких жінок, хоча вимірювання плазмової концентрації прогестерону в жодній з 16 жінок не виявило гормональних підт.Вплив помірного підвищення кліренсу левоноргестрелу та зміни плазмових концентрацій ФСГ та ЛГ на овуляційну активність яєчників не встановлено. Вплив інших доз ламотриджину (крім 300 мг/день) не вивчався і дослідження з включенням інших гормональних препаратів не проводилися. Взаємодія з іншими препаратами Рифампіцин підвищує кліренс ламотриджину та знижує його період напіввиведення завдяки індукції мікросомальних ферментів печінки, відповідальних за глюкуронування. Хворим, які приймають рифампіцин як супутню терапію, режим призначення ламотриджину повинен відповідати схемі, що рекомендується при одночасному застосуванні ламотриджину та препаратів. що індукують глюкуронування. При застосуванні лопінавіру та/або ритонавіру спостерігалося зниження приблизно на 50% концентрації ламотриджину у плазмі, можливо, внаслідок індукції глюкуронування. У пацієнтів, які одночасно приймають лопінавір та/або ритонавір, слід рекомендувати схему дозування ламотриджину з супутніми індукторами глюкуронування. У дослідженні у здорових добровольців прийом атазанавіру та/або ритонавіру (300 мг/100 мг) призводив до зниження значень AUC та Сmах ламотриджину (в разовій дозі 100 мг) приблизно на 32% та 6% відповідно. Результати досліджень in vitro показали, що саме ламотриджин є інгібітором катіонних переносників органічних субстратів у потенційно клінічно значимих концентраціях. Ці дані показують, що ламотриджин є потужнішим інгібітором (половина інгібуючої концентрації (IC50) варіює від 53,8 нмоль/л до 186 нмоль/л відповідно), ніж циметидин. Вплив на лабораторні показники Ламотриджин, як повідомляється, впливає на проведення деяких експрес-методів аналізу сечі з метою виявлення заборонених препаратів, які можуть призвести до неправдивих результатів, особливо при виявленні фенциклідину (дисоціативний анестетик). Для підтвердження позитивного результату слід використовувати більш специфічний альтернативний хімічний метод.Спосіб застосування та дозиВсередину. Таблетки слід ковтати повністю, не розжовувати, не розламувати. Якщо розрахована доза препарату Ламіктал® (наприклад, при застосуванні у дітей (тільки при епілепсії) або у пацієнтів з порушенням функції печінки) не може бути поділена на цілу кількість таблеток нижчої дози, то пацієнту має бути призначена така доза, яка відповідає найближчому значенню цілої таблетки нижчої дози. Відновлення застосування препарату У разі відновлення застосування препарату Ламіктал® лікарі повинні оцінити необхідність підвищення підтримуючої дози у пацієнтів, які припинили прийом препарату з будь-якої причини, оскільки високі початкові дози та перевищення дози, що рекомендується, асоціюються з ризиком розвитку тяжкого висипу. Чим більше пройшло часу після останнього прийому препарату, тим більшою обережністю слід підвищувати дозу до підтримуючої. Якщо час після припинення прийому перевищує 5 періодів напіввиведення, то доза ламотриджину повинна підвищуватися до підтримуючої відповідно до відповідної схеми. Терапію препаратом Ламіктал не слід відновлювати у пацієнтів, припинення лікування у яких було пов'язане з появою висипу, крім випадків, коли потенційна користь від такої терапії явно перевищує можливі ризики. Епілепсія Монотерапія епілепсії Дорослі та діти віком від 12 років (Таблиця 1) Початкова доза препарату Ламіктал при монотерапії становить 25 мг 1 раз на добу протягом 2 тижнів з подальшим підвищенням дози до 50 мг 1 раз на добу протягом 2 тижнів. Потім дозу слід збільшувати максимально на 50-100 мг кожні 1-2 тижні, доки не буде досягнуто оптимального терапевтичного ефекту. Звичайна підтримуюча доза для досягнення оптимального терапевтичного ефекту становить 100-200 мг на добу на 1 або 2 прийоми. Деяким пацієнтам для досягнення бажаного терапевтичного ефекту потрібна доза препарату Ламіктал® 500 мг на добу. Діти віком від 3 до 12 років (Таблиця 2) Початкова доза препарату Ламіктал® при монотерапії пацієнтів з типовими абсансами становить 0,3 мг/кг/добу на 1 або 2 прийоми протягом 2 тижнів з подальшим підвищенням дози до 0,6 мг/кг/добу на 1 або 2 прийоми протягом наступних 2 тижні. Потім дозу слід збільшувати максимально на 0,6 мг/кг кожні 1-2 тижні, доки не буде досягнутий оптимальний терапевтичний ефект. Ця обставина дозволяє відносно точно дозувати препарат у дітей з масою тіла 40 кг і більше. Звичайна підтримуюча доза для досягнення оптимального терапевтичного ефекту становить від 1 до 10 мг/кг/сут на 1 або 2 прийоми, хоча деяким пацієнтам з типовими абсансами для досягнення бажаного терапевтичного ефекту потрібні вищі дози. Через ризик розвитку висипки не слід перевищувати початкову дозу препарату та рекомендований режим підвищення дози. У складі комбінованої терапії епілепсії Дорослі та діти віком від 12 років (Таблиця 1) У пацієнтів, які вже отримують вальпроат у поєднанні з іншими ПЕП або без них, початкова доза препарату Ламіктал становить 25 мг через день протягом 2 тижнів, надалі – по 25 мг 1 раз на добу протягом 2 тижнів. Потім дозу слід збільшувати максимально на 25-50 мг кожні 1-2 тижні, доки не буде досягнуто оптимального терапевтичного ефекту. Звичайна підтримуюча доза для досягнення оптимального терапевтичного ефекту становить 100-200 мг на добу на 1 або 2 прийоми. У таких пацієнтів, які отримують супутню терапію ПЕП або інші препарати, що індукують глюкуронізацію ламотриджину в поєднанні або без інших ПЕП (за винятком вальпроатів), початкова доза препарату Ламіктал становить 50 мг 1 раз на добу протягом 2 тижнів, надалі - 100 мг/сут на 2 прийоми протягом 2 тижнів. Потім дозу слід збільшувати максимально на 100 мг кожні 1-2 тижні, доки не буде досягнуто оптимального терапевтичного ефекту. Звичайна підтримуюча доза становить 200-400 мг/сут на 2 прийоми. Деяким пацієнтам для досягнення бажаного терапевтичного ефекту може знадобитися доза 700 мг на добу. У пацієнтів, які приймають інші препарати, які суттєво не інгібують та не індукують глюкуронізацію ламотриджину, початкова доза препарату Ламіктал становить 25 мг 1 раз на добу протягом 2 тижнів, надалі – 50 мг 1 раз на добу протягом 1 тижня. Потім дозу слід збільшувати максимально на 50-100 мг кожні 1-2 тижні, доки не буде досягнуто оптимального терапевтичного ефекту. Звичайна підтримуюча доза становить 100-200 мг/сут на 1 або 2 прийоми. Таблиця 1. Рекомендований режим дозування препарату Ламіктал® при лікуванні епілепсії у дорослих та дітей віком від 12 років Режим дозування Тиждень 1-2 Тиждень 3-4 Підтримуюча доза Монотерапія 25 мг (1 раз на добу) 50 мг (1 раз на добу) 100-200 мг (в 1 або 2 прийоми). Для досягнення терапевтичного ефекту дози можуть бути збільшені на 50-100 мг кожні 1-2 тижні. Комбінована терапія з вальпроатами незалежно від іншої супутньої терапії 12,5 мг (призначається по 25 мг за день) 25 мг (1 раз на добу) 100-200 мг (в 1 або 2 прийоми). Для досягнення терапевтичного ефекту дози можуть бути збільшені на 25-50 мг кожні 1-2 тижні. Комбінована терапія без вальпроатів Цей режим повинен використовуватися з фенітоїном, карбамазепіном, фенобарбіталом, примідоном або іншими індукторами глюкуронізації ламотриджину. 50 мг (1 раз на добу) 100 мг (2 прийоми) 200-400 мг (2 прийоми). Для досягнення терапевтичного ефекту дози можна збільшити на 100 мг кожні 1-2 тижні. Цей режим повинен використовуватися з іншими препаратами, які суттєво не інгібують та не індукують глюкуронізацію ламотриджину. 25 мг (1 раз на добу) 50 мг (1 раз на добу) 100-200 мг (в 1 або 2 прийоми). Для досягнення терапевтичного ефекту доза може бути збільшена на 50-100 мг кожні 1-2 тижні. У пацієнтів, які приймають ПЕП, фармакокінетична взаємодія яких з ламотриджином нині невідома, повинен використовуватися режим дозування, рекомендований для застосування ламотриджину в комбінації з вальпроатами. Через ризик розвитку висипки не слід перевищувати початкову дозу препарату Ламіктал і рекомендований режим підвищення дози. Діти віком від 3 до 12 років (Таблиця 2) У дітей, які приймають вальпроати у поєднанні з іншими ПЕП або без них, початкова доза препарату Ламіктал становить 0,15 мг/кг/добу 1 раз на добу протягом 2 тижнів, надалі - 0,3 мг/кг/сут 1 раз на добу протягом 2 тижнів. Потім доза може бути збільшена максимально на 0,3 мг/кг кожні 1-2 тижні, доки не буде досягнуто оптимального терапевтичного ефекту. Звичайна підтримуюча доза для досягнення оптимального терапевтичного ефекту становить 1-5 мг/кг/сут на 1 або 2 прийоми. Максимальна доза становить 200 мг на добу. У дітей, які отримують ПЕП або інші препарати, що індукують глюкуронізацію ламотриджину, у поєднанні з іншими ПЕП або без них (за винятком вальпроатів), початкова доза препарату Ламіктал® становить 0,6 мг/кг/добу на 2 прийоми протягом 2 тижнів, надалі - 1,2 мг/кг/сут на 2 прийоми протягом 2 тижнів. Потім дозу слід збільшувати максимально на 1,2 мг/кг кожні 1-2 тижні, доки не буде досягнуто оптимального терапевтичного ефекту. Звичайна підтримуюча доза, коли досягається оптимальний терапевтичний ефект, становить 5-15 мг/кг/сут в 2 прийоми. Максимальна доза становить 400 мг на добу. У пацієнтів, які приймають інші препарати, які суттєво не інгібують та не індукують глюкуронізацію ламотриджину, початкова доза препарату Ламіктал® становить 0,3 мг/кг/добу на 1 або 2 прийоми протягом 2 тижнів, надалі – 0,6 мг/кг /сут на 1 або 2 прийоми протягом 2 тижнів. Потім дозу слід збільшувати максимально на 0,6 мг/кг кожні 1-2 тижні, доки не буде досягнуто оптимального терапевтичного ефекту. Звичайна підтримуюча доза, при якій досягається оптимальний терапевтичний ефект, становить від 1 до 10 мг/кг/сут на 1 або 2 прийоми. Максимальна доза становить 200 мг на добу. Ймовірно, що пацієнтам віком від 3 до 6 років потрібна підтримуюча доза, що знаходиться на верхній межі діапазону, що рекомендується. Щоб бути впевненим, що підтримується терапевтична доза, необхідно контролювати масу тіла дитини та коригувати дозу препарату при її зміні. Через ризик розвитку висипки не слід перевищувати початкову дозу препарату та наступний режим підвищення дози. Таблиця 2. Рекомендований режим дозування препарату Ламіктал при лікуванні епілепсії у дітей віком від 3 до 12 років Режим дозування Тиждень 1-2 Тиждень 3-4 Підтримуюча доза Монотерапія типових абсансів 0,3 мг/кг (в 1 або 2 прийоми) 0,6 мг/кг (в 1 або 2 прийоми) Підвищення дози на 0,6 мг/кг кожні 1-2 тижні до досягнення підтримуючої дози 1-10 мг/кг (призначається за 1 або 2 прийоми) до максимальної дози 200 мг/добу. Комбінована терапія з вальпроатами незалежно від іншої супутньої терапії 0,15 мг/кг (1 раз на добу) 0,3 мг/кг (1 раз на добу) Підвищення дози на 0,3 мг/кг кожні 1-2 тижні до досягнення підтримуючої дози 1-5 мг/кг/добу (призначається за 1 або 2 прийоми) до максимальної дози 200 мг/добу. Комбінована терапія без вальпроатів Цей режим повинен використовуватися з фенітоїном, карбамазепіном, фенобарбіталом, примідоном або іншими індукторами глюкуронізації ламотриджину. 0,6 мг/кг (2 прийоми) 1,2 мг/кг (2 прийоми) Підвищення дози на 1,2 мг/кг кожні 1-2 тижні до досягнення підтримуючої дози 5-15 мг/кг/добу (призначається за 1 або 2 прийоми) до максимальної дози 400 мг/добу. Цей режим повинен використовуватися з препаратами, які не інгібують та не індукують глюкуронізацію ламотриджину. 0,3 мг/кг (в 1 або 2 прийоми) 0,6 мг/кг (в 1 або 2 прийоми) Підвищення дози на 0,6 мг/кг кожні 1-2 тижні до досягнення підтримуючої дози 1-10 мг/кг/добу (1 або 2 прийоми) до максимальної дози 200 мг/добу. У пацієнтів, які приймають ПЕП, фармакокінетична взаємодія яких з ламотриджином нині невідома, повинен використовуватися режим дозування, рекомендований для застосування ламотриджину в комбінації з вальпроатами. Якщо розрахована добова доза у пацієнтів, які приймають вальпроати, становить 1-2 мг, можна призначити ламотриджин у дозі 2 мг через день протягом перших двох тижнів. Якщо розрахована добова доза у пацієнтів, які приймають вальпроати, становить менше 1 мг, ламотриджин не слід призначати. Діти молодші 3 років Застосування препарату Ламіктал® не вивчено як монотерапію у дітей віком до 2 років або як додаткову терапію у дітей віком до 1 місяця. Безпека та ефективність препарату Ламіктал® як додаткова терапія парціальних судом у дітей віком від 1 місяця до 2 років не встановлена. У дітей віком до 3 років застосування твердих лікарських форм (які попередньо не можна розчинити тощо) не дозволено. Загальні рекомендації щодо режиму дозування при лікуванні епілепсії При відміні супутніх ПЕП, або додаванні ПЕП, або застосуванні на фоні прийому ламотриджину інших лікарських препаратів або ПЕП необхідно брати до уваги те, що це може вплинути на фармакокінетику ламотриджину. Біполярний афективний розлад Дорослі у віці 18 років та старші Через ризик появи висипки не слід перевищувати початкову дозу препарату та наступний режим підвищення доз. Необхідно слідувати перехідному режиму дозування, який включає підвищення протягом 6 тижнів дози препарату Ламіктал® до підтримуючої стабілізуючої дози (Таблиця 3), після чого, за наявності показань, можна скасовувати інші психотропні препарати та/або ПЕП (Таблиця 4). Таблиця 3. Рекомендований режим підвищення дози препарату Ламіктал для досягнення підтримуючої добової стабілізуючої дози для дорослих (старше 18 років) при біполярному афективному розладі Режим дозування Тижня 1-2 Тижня 3-4 Тиждень 5 Цільова стабілізуюча доза (тиждень 6)** а) Комбінована терапія з інгібіторами глюкуронізації ламотриджину, наприклад, вальпроатами 12,5 мг (25 мг за день) 25 мг (1 раз на добу) 50 мг (в 1 або 2 прийоми на добу) 100 мг (1 або 2 прийоми на добу), максимальна добова доза 200 мг б) Комбінована терапія з інгібіторами глюкуронізації ламотриджину у пацієнтів, які не приймають інгібітори, такі як вальпроат. Цей режим повинен використовуватися з фенітоїном, карбамазепіном, фенобарбіталом, примідоном або іншими індукторами глюкуронізації ламотриджину. 50 мг (1 раз на добу) 100 мг (в 2 прийоми на добу) 200 мг (2 прийоми на добу) 300 мг на 6 тижні терапії, при необхідності збільшити дозу до 400 мг на добу на 7 тижні терапії (в 2 прийоми на добу) в) Монотерапія ламотриджином або комбінована терапія у пацієнтів, які приймають інші препарати, які не мають значної індукуючої або інгібуючої дії на глюкуронізацію ламотриджину. 25 мг (1 раз на добу) 50 мг (в 1 або 2 прийоми на добу) 100 мг (в 1 або 2 прийоми на добу) 200 мг (від 100 мг до 400 мг) (в 1 або 2 прийоми на добу) Примітка: у пацієнтів, які приймають пеп, фармакокінетична взаємодія яких з ламотриджином нині невідома, повинен використовуватися режим підвищення дози, рекомендований для застосування ламотриджину в комбінації з вальпроатами. ** Цільова стабілізуюча доза змінюється залежно від клінічного ефекту. а) Комбінована терапія з інгібіторами глюкуронізації ламотриджину, наприклад, вальпроатами Початкова доза препарату Ламіктал у пацієнтів, які додатково приймають препарати, що інгібують глюкуронізацію, такі як вальпроати, становить 25 мг через день протягом 2 тижнів, потім 25 мг 1 раз на добу протягом 2 тижнів. Дозу слід збільшити до 50 мг 1 раз на добу (або 2 прийоми) на 5 тижні. Звичайна цільова доза для отримання оптимального терапевтичного ефекту становить 100мг/добу (1 або 2 прийоми). Однак, доза може бути збільшена до максимальної добової дози 200 мг залежно від клінічного ефекту. б) Комбінована терапія з індукторами глюкуронізації ламотриджину у пацієнтів, які не приймають інгібітори, такі як вальпроати. Цей режим повинен використовуватися з фенітоїном, карбамазепіном, фенобарбіталом, примідоном та іншими індукторами глюкуронізації ламотриджину. Початкова доза препарату Ламіктал® у таких пацієнтів, які одночасно приймають препарати, що індукують глюкуронізацію ламотриджину і не приймають вальпроати, становить 50 мг 1 раз на добу протягом 2 тижнів, потім 100 мг на добу на 2 прийоми протягом 2 тижнів. На 5 тижні дозу слід збільшити до 200 мг на добу на 2 прийоми. На 6 тижні доза може бути збільшена до 300 мг на добу, проте звичайна цільова доза для досягнення оптимального терапевтичного ефекту становить 400 мг на добу (2 прийоми), і призначається, починаючи з 7 тижня лікування. в) Монотерапія ламотриджином або комбінована терапія у пацієнтів, які приймають препарати, які не мають суттєвого індукуючого або інгібуючого впливу на глюкуронізацію ламотриджину. Початкова доза препарату Ламіктал становить 25 мг 1 раз на добу протягом 2 тижнів, потім 50 мг на добу (в 1 або 2 прийоми) протягом 2 тижнів. На 5 тижні дозу слід збільшити до 100 мг на добу. Звичайна цільова доза для досягнення оптимального терапевтичного ефекту становить 200 мг на добу (1 або 2 прийоми). Однак у клінічних дослідженнях застосовувалися дози в діапазоні від 100 мг до 400 мг. Після досягнення цільової добової стабілізуючої дози, що підтримує, інші психотропні препарати можуть бути скасовані (Таблиця 4). Таблиця 4. Підтримуюча загальна добова доза препарату Ламіктал®, що стабілізує, для лікування біполярного афективного розладу після відміни супутніх психотропних препаратів або ПЕП Режим дозування Тиждень 1 Тиждень 2 Тиждень 3 і далі* а) Після відміни інгібіторів глюкуронізації ламотриджину, наприклад, вальпроатів Подвоїти дозу, що стабілізує, не перевищуючи 100 мг/тиж. Тобто цільова стабілізуюча доза 100 мг на добу збільшується на 1 тижні до 200 мг на добу. Зберегти дозу 200 мг на добу на 2 прийоми. б) Після відміни індукторів глюкуронізації ламотриджину залежно від вихідної дози. Цей режим повинен бути використаний при застосуванні фенітоїну, карбамазепіну, фенобарбіталу, примідону або інших індукторів глюкуронізації ламотриджину. 400 мг 300 мг 200 мг 300 мг 225 мг 150 мг 200 мг 150 мг 100 мг в) Після відміни інших психотропних препаратів у пацієнтів, які не приймають індуктори або інгібітори глюкуронізації ламотриджину Підтримувати цільову дозу, досягнуту в процесі режиму підвищення (200 мг на добу на 2 прийоми; діапазон доз від 100 мг до 400 мг). Примітка: у пацієнтів, які приймають ПЕП, фармакокінетична взаємодія яких з ламотриджином в даний час невідома, рекомендується підтримувати поточну дозу ламотриджину і добір ламотриджину необхідно проводити, ґрунтуючись на клінічній відповіді. * За необхідності доза може бути збільшена до 400 мг на добу. а) Терапія ламотриджином після відміни комбінованої терапії з інгібіторами глюкуронізації ламотриджину, наприклад, вальпроатами Відразу після відміни вальпроатів, цільову стабілізуючу дозу препарату Ламіктал слід подвоїти та підтримувати на цьому рівні. б) Терапія ламотриджином після відміни комбінованої терапії з індукторами глюкуронізації ламотриджину в залежності від вихідної підтримуючої дози. Цей режим повинен бути використаний при застосуванні фенітоїну, карбамазепіну, фенобарбіталу, примідону або інших індукторів глюкуронізації ламотриджину. Дозу препарату Ламіктал слід поступово знижувати протягом 3 тижнів після відміни індукторів глюкуронізації. в) Терапія ламотриджином після відміни супутніх психотропних препаратів, які не мають інгібуючого або індукуючого впливу на глюкуронізацію ламотриджину Під час відміни супутніх препаратів повинна бути збережена цільова доза препарату Ламіктал®, досягнута в процесі підвищення. Корекція добової дози препарату Ламіктал у пацієнтів з біполярним афективним розладом після додавання інших препаратів Відсутній клінічний досвід у корекції добових доз препарату Ламіктал після додавання інших препаратів. Однак на підставі досліджень щодо взаємодії препаратів можна надати такі рекомендації (Таблиця 5). Таблиця 5. Корекція добових доз препарату Ламіктал у пацієнтів з біполярним афективним розладом після додавання інших препаратів Режим дозування Поточна стабілізуюча доза ламотриджину (мг/добу) Тиждень 1 Тиждень 2 Тиждень 3 і далі а) Додавання інгібіторів глюкуронізації ламотриджину (наприклад, вальпроатів), залежно від вихідної дози ламотриджину 200 мг 100 мг Зберегти дозу 100 мг на добу. 300 мг 150 мг Зберегти дозу 150 мг на добу. 400 мг 200 мг Зберегти дозу 200 мг на добу. б) Додавання індукторів глюкуронізації ламотриджину у пацієнтів, які не отримують вальпроати, залежно від вихідної дози ламотриджину. Цей режим повинен бути використаний при застосуванні фенітоїну, карбамазепіну, фенобарбіталу, примідону або інших індукторів глюкуронізації ламотриджину. 200 мг 200 мг 300 мг 400 мг 150 мг 150 мг 225 мг 300 мг 100 мг 100 мг 150 мг 200 мг в) Додавання інших препаратів, які не мають значної індукуючої або інгібуючої дії на глюкуронізацію ламотриджину Підтримувати цільову дозу, досягнуту в процесі режиму підвищення (200 мг на добу; діапазон доз від 100 мг до 400 мг). Примітка: у пацієнтів, які приймають ПЕП, фармакокінетична взаємодія яких з ламотриджином нині невідома, повинен використовуватися режим дозування, рекомендований для застосування ламотриджину в комбінації з вальпроатами. Відміна терапії препаратом Ламіктал у пацієнтів з біполярним афективним розладом Під час проведення клінічних досліджень різка відміна препарату Ламіктал не викликала збільшення частоти, тяжкості або зміни характеру небажаних реакцій порівняно з плацебо. Таким чином, пацієнтам можна скасовувати препарат Ламіктал без поступового зниження його дози. Діти та підлітки молодші 18 років Препарат Ламіктал® не показаний для лікування біполярного афективного розладу у дітей та підлітків віком до 18 років. Безпека та ефективність застосування ламотриджину при біполярному афективному розладі у пацієнтів цієї вікової групи не оцінювалися. Таким чином, рекомендації щодо дозування не можуть бути надані. Загальні рекомендації щодо дозування препарату Ламіктал® у спеціальних груп пацієнтів Жінки, які приймають гормональні контрацептиви а) Застосування препарату Ламіктал® пацієнтами, які вже отримують гормональні контрацептиви: незважаючи на те, що пероральні гормональні контрацептиви підвищують кліренс ламотриджину, немає потреби у спеціальних рекомендаціях щодо режиму підвищення дози препарату Ламіктал® тільки на підставі прийому гормональних контрацептивів. Режим підвищення доз повинен відповідати рекомендованим вказівкам залежно від того, чи додається препарат Ламіктал до вальпроатів (інгібіторів глюкуронізації ламотриджину) або індукторам глюкуронізації ламотриджину; або препарат Ламіктал® застосовується за відсутності вальпроатів або індукторів глюкуронізації ламотриджину (див. Таблицю 1 для епілепсії та Таблицю 3 для біполярного афективного розладу). б) Застосування гормональних контрацептивів пацієнтами, які вже одержують підтримуючі дози препарату Ламіктал® та НЕ одержують індуктори глюкуронізації ламотриджину: у більшості випадків потрібне підвищення підтримуючої дози ламотриджину, але не більше ніж у 2 рази. При призначенні гормональних контрацептивів рекомендується підвищення дози ламотриджину на 50-100 мг на добу щотижня залежно від клінічної картини. Не рекомендується перевищувати ці цифри, якщо клінічний стан пацієнта не потребує подальшого підвищення дози препарату Ламіктал. в) Припинення прийому гормональних контрацептивів пацієнтами, які вже одержують підтримуючі дози препарату Ламіктал® та НЕ одержують індуктори глюкуронування ламотриджину: у більшості випадків потрібне зниження дози препарату Ламіктал®, але не більше ніж на 50%. Рекомендується поступове зниження добової дози препарату Ламіктал на 50-100 мг щотижня (швидкість зниження не повинна перевищувати 25% від добової дози на тиждень) протягом більше 3 тижнів, якщо клінічний стан пацієнта не потребує іншого. Застосування атазанавіру в комбінації з ритонавіром Незважаючи на той факт, що при сумісному застосуванні з атазанавіром у комбінації з ритонавіром концентрація ламотриджину в плазмі знижувалася, корекції режиму дозування препарату Ламіктал® при одночасному застосуванні з атазанавіром у комбінації з ритонавіром не потрібно. Підвищення дози препарату Ламіктал® повинно проводитися на підставі рекомендацій, виходячи з того, чи додається ламотриджин до терапії вальпроатами (інгібіторами глюкуронізації ламотриджину) або до терапії індукторами глюкуронізації ламотриджину, або ламотриджин застосовується у відсутності. У пацієнтів, які вже приймають підтримуючі дози препарату Ламіктал і не приймають індуктори глюкуронізації ламотриджину, при застосуванні атазанавіру в комбінації з ритонавіром дозу ламотриджину, можливо, буде необхідно підвищити, а при відміні атазанавіру в комбінації з ритонавіром. Пацієнти похилого віку (старше 65 років) Не потрібно корекції режиму дозування порівняно з схемою, що рекомендується. Фармакокінетика ламотриджину у цій віковій групі практично не відрізняється від такої у дорослих віком до 65 років. Порушення функції печінки Початкову, зростаючу та підтримуючу дози зазвичай слід зменшити приблизно на 50% та 75% у пацієнтів з помірним (стадія В за шкалою Чайлд-Пью) та тяжким (стадія С за шкалою Чайлд-Пью) ступенем порушення функції печінки відповідно. Зростаюча та підтримуюча дози повинні коригуватися залежно від клінічного ефекту. Порушення функції нирок Пацієнтам з нирковою недостатністю препарат Ламіктал слід застосовувати з обережністю. У пацієнтів з термінальною стадією ниркової недостатності початкові дози препарату Ламіктал слід розраховувати відповідно до режиму дозування для пацієнтів, які приймають ПЕП. У пацієнтів із значним зниженням функції нирок може бути рекомендовано зниження підтримуючих доз.ПередозуванняСимптоми При прийомі доз, що перевищують у 10-20 разів максимальні терапевтичні, були зареєстровані випадки з летальним кінцем. Передозування виявлялося симптомами, що включали ністагм, атаксію, порушення свідомості, епілептичний напад та кому. При передозуванні у пацієнтів також спостерігається розширення інтервалу QRS (подовження часу внутрішньошлуночкової провідності). Лікування Рекомендована госпіталізація та проведення підтримуючої терапії відповідно до клінічної картини або рекомендацій національного токсикологічного центру.Запобіжні заходи та особливі вказівкиВисипання на шкірі Існують повідомлення про побічні явища з боку шкіри, які можуть виникати протягом перших 8 тижнів після початку терапії ламотриджином. Більшість висипань носить легкий характер і проходить самостійно, проте є повідомлення про висипання, які вимагали госпіталізації пацієнта та припинення прийому ламотриджину. Вони включали такі потенційно життєзагрозливі шкірні реакції, як синдром Стівенса-Джонсона та токсичний епідермальний некроліз (синдром Лайєлла). Тяжкі шкірні реакції у дорослих хворих, які застосовують ламотриджин відповідно до загальноприйнятих рекомендацій, розвиваються з частотою приблизно 1 на 500 хворих на епілепсію. Приблизно в половині цих випадків зареєстровано синдром Стівенса-Джонсона (1 на 1000 хворих). У хворих із біполярними розладами частота тяжких шкірних висипань за даними клінічних досліджень становить приблизно 1 на 1000 хворих. Діти ризик розвитку важких шкірних висипань вище, ніж в дорослих. За наявними даними частота шкірних висипань, які вимагали госпіталізації, в дітей віком становила від 1 на 300 до 1 на 100 хворих дітей. У дітей початкові прояви висипки можуть бути помилково прийняті за інфекцію, тому лікарі повинні брати до уваги можливість реакції дітей на препарат, що проявляється розвитком висипки та лихоманки у перші 8 тижнів терапії. Крім того, сумарний ризик розвитку висипу значною мірою пов'язаний з: високою початковою дозою ламотриджину та перевищенням рекомендованої швидкості підвищення доз ламотриджину; одночасним застосуванням із вальпроатами. Обережність необхідна при призначенні пацієнтам, які мають в анамнезі алергічні реакції або висип у відповідь на прийом інших протиепілептичних препаратів, оскільки частота розвитку висипу (що не класифікувалася як серйозна) у пацієнтів з таким анамнезом спостерігалася втричі частіше при призначенні ламотриджину, ніж у пацієнтів анамнезом. При виявленні висипу всі пацієнти (дорослі та діти) мають бути одразу оглянуті лікарем. Прийом ламотриджину повинен бути негайно припинений за винятком випадків, коли очевидно, що розвиток висипу не пов'язаний з прийомом препарату. Не рекомендується відновлювати прийом ламотриджину у випадках, коли його попереднє призначення було скасовано у зв'язку з розвитком шкірної реакції, якщо очікуваний терапевтичний ефект від застосування препарату не перевищує ризик побічних ефектів. Повідомлялося,що висип може бути частиною синдрому гіперчутливості, пов'язаного з різними системними проявами, включаючи лихоманку, лімфаденопатію, набряклість обличчя та порушення з боку крові та печінки. Тяжкість прояву синдрому варіює в широких межах і в окремих випадках може призводити до розвитку синдрому ДВЗ та поліорганної недостатності. Необхідно відзначити, що ранні прояви синдрому гіперчутливості (тобто лихоманки, лімфаденопатії) можуть спостерігатися навіть якщо немає явних проявів висипу. При розвитку подібних симптомів хворий повинен негайно звернутися до лікаря і, якщо не буде встановлено іншу причину симптомів, ламотріджин слід відмінити.набряклість особи та порушення з боку крові та печінки. Тяжкість прояву синдрому варіює в широких межах і в окремих випадках може призводити до розвитку синдрому ДВЗ та поліорганної недостатності. Необхідно відзначити, що ранні прояви синдрому гіперчутливості (тобто лихоманки, лімфаденопатії) можуть спостерігатися навіть якщо немає явних проявів висипу. При розвитку подібних симптомів хворий повинен негайно звернутися до лікаря і, якщо не буде встановлено іншу причину симптомів, ламотріджин слід відмінити.набряклість особи та порушення з боку крові та печінки. Тяжкість прояву синдрому варіює в широких межах і в окремих випадках може призводити до розвитку синдрому ДВЗ та поліорганної недостатності. Необхідно відзначити, що ранні прояви синдрому гіперчутливості (тобто лихоманки, лімфаденопатії) можуть спостерігатися навіть якщо немає явних проявів висипу. При розвитку подібних симптомів хворий повинен негайно звернутися до лікаря і, якщо не буде встановлено іншу причину симптомів, ламотріджин слід відмінити.При розвитку подібних симптомів хворий повинен негайно звернутися до лікаря і, якщо не буде встановлено іншу причину симптомів, ламотріджин слід відмінити.При розвитку подібних симптомів хворий повинен негайно звернутися до лікаря і, якщо не буде встановлено іншу причину симптомів, ламотріджин слід відмінити. Асептичний менінгіт Розвиток асептичного менінгіту є оборотним при відміні препарату здебільшого та відновлюється у ряді випадків при повторному призначенні. Повторне призначення призводить до швидкого повернення симптомів, які часто бувають важчими. Ламотриджин не призначають повторно пацієнтам, у яких припинення лікування було асоційовано з асептичним менінгітом. Гормональні контрацептиви Вплив гормональних контрацептивів на фармакокінетику ламотриджину Було показано, що комбінований препарат етинілестрадіол/левоноргестрел (30 мкг/150 мкг) приблизно вдвічі підвищує кліренс ламотриджину, що призводить до зниження рівня ламотриджину в плазмі. При його призначенні для досягнення максимального терапевтичного ефекту необхідно підвищення підтримуючих доз ламотриджину, але не більше ніж у 2 рази. У жінок, які вже не приймають індуктори глюкуронування ламотриджину та приймають гормональні контрацептиви, схема лікування яких включає тиждень прийому неактивного препарату (або тижневу перерву у прийомі контрацептиву), у цей період часу спостерігатиметься поступове транзиторне підвищення концентрації ламотриджину. Підвищення концентрації буде виражено більше,якщо чергове збільшення дози ламотриджину проводитиметься безпосередньо перед прийомом або в період прийому неактивного препарату. Медичні працівники повинні опанувати клінічні навички ведення жінок, які на фоні лікування ламотриджином починають або припиняють приймати гормональні контрацептиви, оскільки це може вимагати корекції дози ламотриджину. Інші пероральні контрацептиви та гормональна замісна терапія не були вивчені, хоча вони можуть подібним чином впливати на фармакокінетичні параметри ламотриджину. Вплив ламотриджину на фармакокінетику гормональних контрацептивів Спільне призначення ламотриджину та комбінованого гормонального контрацептиву (що містить етинілестрадіол та левоноргестрел) призводить до помірного підвищення кліренсу левоноргестрелу та змін концентрації ФСГ та ЛГ. Вплив цих змін на овуляторну активність яєчників невідомий. Однак не можна виключити можливість, що у деяких хворих, які приймають ламотриджин та гормональні контрацептиви, ці зміни можуть спричинити зниження ефективності контрацептивів. Такі хворі мають бути проінструктовані необхідність негайно повідомляти лікаря про зміни у характері менструального циклу, тобто. про раптові кровотечі. Дигідрофолат редуктаза Ламотриджин є слабким інгібітором дигідрофолат редуктази, тому існує можливість втручання препарату в метаболізм фолатів при його тривалому призначенні. Однак було показано, що ламотриджин не викликав суттєвих змін концентрації гемоглобіну, середнього обсягу еритроцитів, концентрації фолатів, еритроцитів сироватки при тривалості призначення препарату до 1 року та не знижував концентрації фолатів в еритроцитах при призначенні ламотриджину тривалістю до 5 років. Вплив ламотриджину на катіонний переносник органічних субстратів Ламотриджин є інгібітором канальцевої секреції шляхом впливу на катіонний переносник білків. Це може призвести до підвищення концентрацій плазми деяких лікарських засобів, які виводяться головним чином через нирки. Спільне призначення ламотриджину та субстратів з вузьким терапевтичним діапазоном, наприклад, дофетиліду, не рекомендується. Ниркова недостатність Одноразове призначення ламотриджину хворим з тяжкою нирковою недостатністю не виявило значних змін концентрації ламотриджину. Однак накопичення глюкуронідного метаболіту є можливим, тому необхідно виявляти обережність при лікуванні хворих з нирковою недостатністю. Пацієнти, які приймають інші препарати, що містять ламотриджин Не можна призначати ламотриджин (у звичайних таблетках або розчинних/жувальних таблетках) хворим, які вже отримують будь-які інші препарати, що містять ламотриджин, без консультації лікаря. Епілепсія Різке скасування прийому ламотриджину, як і інших ПЕП, може спровокувати розвиток судом. Якщо різке припинення терапії не є вимогою безпеки (наприклад, при появі висипу), дозу ламотриджину слід поступово знижувати протягом 2-х тижнів. У літературі є повідомлення про те, що важкі судомні напади, включаючи епілептичний статус, можуть призвести до розвитку рабдоміолізу, поліорганних порушень та дисемінованого внутрішньосудинного згортання, іноді з фатальним результатом. Подібні випадки спостерігалися і при лікуванні хворих на ламотриджин. Суїцидальний ризик Симптоми депресії та/або біполярного розладу можуть спостерігатися у пацієнтів з епілепсією. Пацієнти з епілепсією та супутнім біполярним розладом знаходяться у групі високого ризику суїцидів. У 25-50% пацієнтів із біполярним розладом спостерігалася хоча б одна суїцидальна спроба; у таких пацієнтів може відзначатися посилення суїцидальних думок та суїцидальної поведінки (суїцидальність) на фоні прийому препаратів для лікування біполярного розладу, включаючи ламотриджин, а також без лікування. Суїцидальні думки та суїцидальна поведінка відзначалися у пацієнтів, які приймали ПЕП за декількома показаннями, включаючи епілепсію та біполярний розлад. Мета-аналіз рандомізованих плацебо-контрольованих досліджень ПЕП (включно з ламотриджином) показав невелике збільшення суїцидального ризику. Механізм цієї дії невідомий і доступні дані не виключають можливості підвищення ризику суїциду при застосуванні ламотриджину. Таким чином,пацієнти повинні перебувати під ретельним наглядом щодо виникнення суїцидальних думок і поведінки. Пацієнти (та особи, які здійснюють догляд за пацієнтами) повинні бути поінформовані про необхідність медичної консультації у разі виникнення таких симптомів. Биполярное аффективное расстройство Дети и подростки младше 18 лет Лечение антидепрессантами связано с увеличением рисков суицидальных мыслей и поведения у детей и подростков с большой депрессией и другими психическими нарушениями. Клиническое ухудшение у пациентов с биполярным аффективным расстройством У пациентов с биполярным расстройством, получающих ламотриджин, необходимо тщательно мониторировать симптомы клинического ухудшения (включая появление новых симптомов) и суицидальности, особенно в начале курса лечения и в момент изменения дозы. Пациенты, у которых в анамнезе отмечались суицидальные мысли или суицидальное поведение, молодые пациенты и пациенты, у которых было выявлено возникновение в значительной степени суицидальных мыслей до начала терапии, находятся в группе высокого риска возникновения суицидальных мыслей или суицидального поведения, такие пациенты должны находиться под строгим наблюдением во время лечения. Пациенты (и лица, осуществляющие уход за пациентами) должны быть предупреждены о необходимости наблюдения за любыми ухудшениями состояния пациентов (включая появление новых симптомов) и/или появлением суицидальных мыслей/поведения или мыслей о причинении вреда себе и должны обратиться за медицинской помощью немедленно, если эти симптомы имеются. При этом следует оценить ситуацию и внести соответствующие изменения в режим терапии, включая возможность отмены препарата у пациентов, у которых имеется клиническое ухудшение (включая появление новых симптомов) и/или появление суицидальных мыслей/поведения, особенно если эти симптомы тяжелые, с внезапным началом и ранее не отмечавшиеся. Влияние на способность к вождению автотранспорта и управлению механизмами Два проведенных исследования с участием здоровых добровольцев показали, что влияние ламотриджина на точную визуально-двигательную координацию, движения глаз и субъективный седативный эффект не отличалось от влияния плацебо. Имеются сообщения о побочных эффектах ламотриджина неврологического характера, таких как головокружение и диплопия. Поэтому прежде, чем сесть за руль автомобиля или управлять механизмами, больные должны оценить влияние ламотриджина на свое состояние. Так как эффект всех противоэпилептических средств имеет индивидуальную вариабельность, то пациенты должны проконсультироваться со своим врачом о возможности водить машину.Условия отпуска из аптекПо рецептуВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. Діюча речовина: Ламотриджин – 50,0 мг; Допоміжні речовини: Лактози моногідрат – 49,4 мг; Целюлоза мікрокристалічна – 49,4 мг; Карбоксиметилкрохмаль натрію – 5,0 мг; Повідон – 5,0 мг; Магнію стеарат – 0,4 мг; Барвник заліза оксид жовтий – 0,4 мг. По 10 таблеток у блістері із ПВХ/алюмінієвої фольги. По 3 блістери разом з інструкцією із застосування в картонній пачці.Опис лікарської формиТаблетки від блідо-жовтого до жовто-коричневого кольору, квадратні із закругленими кутами. Одна сторона плоска з видавленим написом "GSEE1", інша сторона багатогранна, з опуклим квадратом з видавленою цифрою 50.Фармакотерапевтична групаПротиепілептичний засібФармакокінетикаВсмоктування Ламотриджин швидко і повністю всмоктується з кишечника, практично не піддаючись пресистемному метаболізму першого проходження. Максимальна концентрація у плазмі досягається приблизно через 2,5 години після перорального прийому препарату. Час досягнення максимальної концентрації незначно збільшується після їди, але ступінь абсорбції залишається незмінною. Фармакокінетика має лінійний характер прийому одноразової дози до 450 мг (найбільша досліджена доза). Спостерігаються значні індивідуальні коливання максимальної концентрації у рівноважному стані, проте з рідкісними коливаннями кожного окремого пацієнта. Розподіл Ламотриджин зв'язується з білками плазми приблизно на 55%. Малоймовірно, що вивільнення препарату через білки може призводити до розвитку токсичного ефекту. Об'єм розподілу становить 0,92-1,22 л/кг. Метаболізм У метаболізмі ламотриджину бере участь фермент урідіндифосфатглюкуронілтранфераза (УДФ-глюкуронілтрансфераза). Ламотриджин невеликою мірою підвищує свій власний метаболізм залежно від дози. Однак немає жодних даних, що підтверджують, що ламотриджин впливає на фармакокінетику інших протиепілептичних препаратів і що між ламотриджином та іншими препаратами, що метаболізуються системою цитохрому Р450, можлива взаємодія. Виведення У здорових дорослих середній рівноважний кліренс ламотриджину становить у середньому 39±14 мл/хв. Ламотриджин метаболізується з утворенням глюкуронідів, які виводяться нирками. Менш 10% препарату виводиться через нирки у незміненому вигляді, близько 2% через кишечник. Кліренс та період напіввиведення не залежать від дози. Період напіввиведення у здорових дорослих становить у середньому від 24 до 35 годин. У хворих із синдромом Жильбера спостерігалося зниження кліренсу препарату на 32% порівняно з контрольною групою, що, однак, не виходило за межі нормальних значень загальної популяції. На період напіввиведення ламотриджину великий вплив мають одночасно прийняті лікарські препарати. Середній період напіввиведення знижується приблизно до 14 годин при одночасному застосуванні з препаратами-індукторами глюкуронування, такими як карбамазепін та фенітоїн, і підвищується в середньому до 70 годин при одночасному застосуванні з вальпроатами. Особливі групи пацієнтів Діти У дітей кліренс ламотриджину при розрахунку на масу тіла вищий, ніж у дорослих; він найвищий в дітей віком до 5 років. У дітей період напіввиведення ламотриджину зазвичай коротший, ніж у дорослих. Його середнє значення приблизно дорівнює 7 годинам при одночасному застосуванні з препаратами, що індукують глюкуронування, такими як карбамазепін і фенітоїн, і підвищується в середньому до 45-50 годин при одночасному застосуванні з вальпроатами. Пацієнти похилого віку Клінічно значущі відмінності у кліренсі ламотриджину у хворих похилого віку порівняно з молодими пацієнтами не виявлено. Пацієнти з порушенням функції нирок При порушенні функції нирок початкова доза ламотриджину розраховується відповідно до стандартної схеми призначення протиепілептичного препарату. Зниження дози може бути потрібне лише при значному зниженні функції нирок. Пацієнти з порушенням функції печінки Початкова, зростаюча та підтримуюча дози повинні бути зменшені приблизно на 50% у пацієнтів з помірним ступенем печінкової недостатності (клас В за класифікацією Чайлд-П'ю) та на 75% у пацієнтів з тяжкою печінковою недостатністю (клас С за класифікацією Чайлд-П'ю). Збільшення дози та підтримуюча доза повинні коригуватися залежно від клінічного ефекту. Клінічна ефективність у пацієнтів з біполярним афективним розладом Ефективність у запобіганні розладам настрою у пацієнтів з біполярними розладами була продемонстрована у двох фундаментальних клінічних дослідженнях. В результаті комбінованого аналізу отриманих результатів було встановлено, що тривалість ремісії, що визначалася як час до виникнення першого епізоду депресії та до першого епізоду манії/гіпоманії/змішаного епізоду манії та гіпоманії після стабілізації, довше у групі ламотриджину порівняно з плацебо. Тривалість ремісії більш виражена депресії.ФармакодинамікаЛамотриджин є блокатором потенціалзалежних натрієвих каналів. У культурі нейронів він викликає потенціалзалежну блокаду імпульсації, що безперервно повторюється, і пригнічує патологічне вивільнення глютамінової кислоти (амінокислота, що грає ключову роль у розвитку епілептичних нападів), а також інгібує деполяризацію, викликану глютаматом.Показання до застосуванняЕпілепсія Діти від 3 до 12 років Епілепсія (парціальні та генералізовані напади, включаючи тоніко-клонічні судоми, а також напади при синдромі Леннокса-Гасто) у складі комбінованої терапії. Після досягнення контролю епілепсії на тлі комбінованої терапії супутні протиепілептичні препарати (ПЕП) можуть бути відмінені, і прийом ламотриджину продовжено у монотерапії. Монотерапія типових абсансів. Дорослі та діти (старші 12 років) Епілепсія (парціальні та генералізовані напади, включаючи тоніко-клонічні судоми, а також напади при синдромі Леннокса-Гасто) у складі комбінованої терапії або монотерапії. Біполярний афективний розлад Дорослі (18 років та старші) Попередження порушень настрою (депресії, манії, гіпоманії, змішаних епізодів) у хворих з біполярним афективним розладом.Протипоказання до застосуванняПідвищена чутливість до ламотриджину або до будь-якого іншого компонента препарату.Вагітність та лактаціяФертильність Дослідження щодо вивчення репродуктивної функції тварин при застосуванні ламотриджину не виявили порушення фертильності. Дослідження щодо впливу ламотриджину на фертильність людини не проводилися. Вагітність Ризик, пов'язаний з ПЕП загалом Жінкам, здатним до народження дітей, необхідно проконсультуватися з фахівцями. Якщо жінка планує вагітність, необхідність лікування ПЕП повинна бути переглянута. У жінок, яким проводиться лікування епілепсії, слід уникати раптового припинення протиепілептичної терапії, оскільки це може призвести до відновлення нападів, що може мати серйозні наслідки для жінки та майбутньої дитини. У потомства матерів, які отримували ПЕП, ризик вроджених вад розвитку збільшується в 2-3 рази порівняно з очікуваною захворюваністю населення в цілому, що становить близько 3%. Найчастіше реєструються пороками є заяча губа, вади серця і судин, дефекти розвитку нервової трубки. Множинна терапія ПЕП пов'язана з вищим ризиком виникнення вроджених вад розвитку, ніж монотерапія, у зв'язку з цим? по можливості слід застосовувати монотерапію. Ризик, пов'язаний із прийомом ламотриджину Ламотриджин має легкий інгібуючий вплив на редуктазу дигідрофолієвої кислоти і тому, теоретично, може призвести до підвищеного ризику порушення розвитку ембріона та плода внаслідок зниження рівнів фолієвої кислоти. Слід розглянути можливість прийому фолієвої кислоти під час планування вагітності та на ранніх стадіях вагітності. Дані післяреєстраційного спостереження з кількох проспективних регістрів вагітності дозволили задокументувати результати вагітностей близько 8700 жінок, які отримували монотерапію препаратом Ламіктал у першому триместрі вагітності. У цілому нині, отримані дані не підтверджують загального збільшення ризику виникнення вроджених вад розвитку. Хоча з обмеженої кількості регістрів вагітності є повідомлення про збільшення ризику пороків ротової порожнини, завершене дослідження на кшталт випадок-контроль не виявило збільшення ризику розвитку пороків ротової порожнини в порівнянні з іншими серйозними вадами розвитку, що виникають після застосування ламотриджину. Даних щодо застосування препарату Ламіктал при комбінованій терапії недостатньо, щоб оцінити, чи пов'язаний ризик виникнення пороків розвитку з іншими препаратами, що застосовуються в комбінації з ламотриджином. Так само, як і інші препарати, препарат Ламіктал повинен призначатися під час вагітності тільки в тому випадку, якщо очікувана терапевтична користь перевищує потенційний ризик. Фізіологічні зміни при вагітності можуть впливати на концентрацію ламотриджину та/або його терапевтичний ефект. Є повідомлення про зниження концентрації ламотриджину у крові під час вагітності. Призначення препарату Ламіктал вагітним має бути забезпечене відповідною тактикою ведення хворих. Період грудного вигодовування Ламотриджин різною мірою проникає в грудне молоко, загальна концентрація ламотриджину у дітей, які перебувають на грудному вигодовуванні, може досягати приблизно 50% від концентрації ламотриджину, зареєстрованої у матері. Таким чином, у деяких дітей, які перебувають на грудному вигодовуванні, сироваткові концентрації ламотриджину можуть досягати рівнів, при яких виявляються фармакологічні ефекти. Необхідно співвідносити потенційну користь від годування грудним молоком та потенційний ризик розвитку небажаних реакцій у дитини. Якщо жінка, яка приймає препарат Ламіктал, вирішує годувати грудьми, то у дитини необхідно моніторувати появу будь-яких небажаних реакцій.Побічна діяНебажані реакції, виявлені під час клінічних досліджень у пацієнтів з епілепсією або біполярним афективним розладом, були поділені на окремі розділи, специфічні для застосування. Додаткові небажані реакції, виявлені в ході післяреєстраційного спостереження та обох показань до застосування, включені до розділу "Постреєстраційне спостереження". При розгляді загального профілю безпеки препарату Ламіктал слід ознайомитися з інформацією, що міститься у всіх трьох розділах. Небажані реакції, представлені нижче, перераховані відповідно до ураження органів і систем органів і частотою народження. Частота народження визначається таким чином: дуже часто (≥ 1/10), часто (≥ 1/100 і < 1/10), нечасто (≥ 1/1 000 і Частота народження небажаних реакцій Епілепсія Наступні небажані реакції були виявлені під час клінічних досліджень у пацієнтів з епілепсією та при визначенні загального профілю безпеки препарату Ламіктал® повинні розглядатися спільно з небажаними реакціями, виявленими у ході клінічних досліджень у пацієнтів з біполярним афективним розладом та післяреєстраційного застосування препарату. Порушення з боку шкіри та підшкірних тканин - Дуже часто: шкірний висип; Рідко: синдром Стівенса-Джонсона; Дуже рідко: токсичний епідермальний некроліз. У подвійних сліпих додаткових клінічних дослідженнях у дорослих шкірні висипи виникали у 10% пацієнтів і менше, які приймали препарат Ламіктал®, і у 5% пацієнтів, які приймали плацебо. У 2% пацієнтів виникнення шкірного висипу спричинило відміну препарату Ламіктал®. Висипання, зазвичай макуло-папульозного характеру, в основному з'являється протягом 8 тижнів з початку терапії і проходить після відміни препарату Ламіктал®. Є повідомлення про рідкісні випадки розвитку тяжкого, потенційно небезпечного життя шкірного висипу, включаючи синдром Стівенса-Джонсона і токсичний епідермальний некроліз (синдром Лайелла). Хоча в більшості випадків при відміні препарату відбувався зворотний розвиток симптомів, у деяких хворих залишалися незворотні рубці, і в окремих випадках були зареєстровані смертельні наслідки, пов'язані з прийомом препарату. Загальний ризик розвитку висипу тісно пов'язаний із: високими початковими дозами препарату Ламіктал® та перевищенням рекомендованої дози при його застосуванні; супутнім застосуванням вальпроатів. Також було отримано повідомлення про розвиток висипки в рамках синдрому гіперчутливості, пов'язаного з різними системними проявами**. Порушення з боку крові та лімфатичної системи - Дуже рідко: гематологічні порушення (включаючи нейтропенію, лейкопенію, анемію, тромбоцитопенію, панцитопенію, апластичну анемію, агранулоцитоз), лімфаденопатію. Гематологічні порушення та лімфаденопатія можуть бути пов'язані або не пов'язані із синдромом гіперчутливості**. Порушення з боку імунної системи - Дуже рідко: синдром гіперчутливості** (включаючи такі симптоми, як лихоманка, лімфаденопатія, набряк обличчя, порушення крові та функції печінки, синдром дисемінованого внутрішньосудинного згортання (ДВЗ), поліорганна недостатність). ** Також були отримані повідомлення про розвиток висипки в рамках синдрому гіперчутливості, пов'язаного з різними системними проявами, включаючи лихоманку, лімфаденопатію, набряк обличчя та порушення з боку крові та функції печінки. Синдром протікає з різним ступенем клінічної тяжкості і може в окремих випадках призводити до розвитку ДВС-синдрому та поліорганної недостатності. Важливо відзначити, що ранні прояви гіперчутливості (наприклад, пропасниця, лімфаденопатія) можуть бути присутніми навіть за відсутності явних ознак висипу. При розвитку таких ознак і симптомів пацієнта слід негайно оглянути лікарем, і, якщо не буде встановлено іншу причину розвитку симптомів, препарат Ламіктал® слід відмінити. Порушення психіки: - Часто: агресивність, дратівливість; Дуже рідко: тики, галюцинації, сплутаність свідомості. Порушення з боку нервової системи: - Дуже часто: головний біль; Часто: сонливість, безсоння, запаморочення, тремор; Нечасто: Атаксія; Рідко: ністагм. Порушення з боку органу зору: - Нечасто: диплопія, нечіткість зору. Порушення з боку шлунково-кишкового тракту: - Часто: нудота, блювання, діарея. Порушення з боку печінки та жовчовивідних шляхів - Дуже рідко: підвищення активності печінкових ферментів, порушення функції печінки, печінкова недостатність. Порушення функції печінки зазвичай розвиваються у поєднанні з реакціями гіперчутливості, але в поодиноких випадках відзначалися і відсутність явних ознак гіперчутливості. Порушення з боку скелетно-м'язової та сполучної тканини - Дуже рідко: вовчаково-подібний синдром. Загальні розлади та порушення у місці введення - Часто: стомлюваність. Біполярний афективний розлад Наступні небажані реакції були виявлені під час клінічних досліджень у пацієнтів з біполярним афективним розладом та при визначенні загального профілю безпеки препарату Ламіктал® повинні розглядатися спільно з небажаними реакціями, виявленими під час клінічних досліджень у пацієнтів з епілепсією та післяреєстраційного спостереження. Порушення з боку шкіри та підшкірних тканин - Дуже часто: шкірний висип; Рідко: синдром Стівенса-Джонсона. При оцінці всіх досліджень (контрольованих і неконтрольованих) по препарату Ламіктал® у пацієнтів з біполярним афективним розладом % пацієнтів, які отримували препарат Ламіктал®, та у 6% пацієнтів, які отримували плацебо. Порушення з боку нервової системи: - Дуже часто: головний біль; Часто: ажитація, сонливість, запаморочення. Порушення з боку скелетно-м'язової та сполучної тканини - Часто: артралгія. Загальні розлади та порушення у місці введення - Часто: біль, біль у спині. Післяреєстраційне спостереження Цей розділ включає небажані реакції, виявлені в ході післяреєстраційного спостереження за обома показаннями до застосування. При визначенні загального профілю безпеки препарату Ламіктал дані небажані реакції повинні розглядатися спільно з небажаними реакціями, виявленими в ході клінічних досліджень у пацієнтів з епілепсією та біполярним афективним розладом. Порушення з боку шкіри та підшкірних тканин - Рідко: алопеція. Порушення психіки – Дуже рідко: нічні кошмари. Порушення з боку нервової системи - Дуже часто: сонливість, атаксія, біль голови, запаморочення; Часто: ністагм, тремор, безсоння; Рідко: асептичний менінгіт; Дуже рідко: ажитація, нестійкість ходи, рухові розлади, погіршення симптомів хвороби Паркінсона, екстрапірамідні розлади, хореоатетоз. Є повідомлення про те, що препарат Ламіктал може погіршувати симптоми паркінсонізму у пацієнтів з хворобою Паркінсона і в поодиноких випадках викликати екстрапірамідні симптоми та хореоатетоз у пацієнтів без попередніх порушень. Порушення з боку органу зору: - Дуже часто: диплопія, нечіткий зір; Рідко: кон'юнктивіт. Порушення з боку шлунково-кишкового тракту: - Дуже часто: нудота, блювання; Часто діарея. Тільки при епілепсії Порушення з боку нервової системи Дуже рідко: підвищення частоти судомних нападів.Взаємодія з лікарськими засобамиУДФ-глюкуронілтрансфераза є основним ферментом, що метаболізує ламотриджин. Немає даних про здатність ламотриджину викликати клінічно значущу індукцію або інгібування мікросомальних ферментів печінки. У зв'язку з цим взаємодія між ламотриджином і препаратами, що метаболізуються ізоферментами цитохрому Р450, малоймовірна. Ламотриджин може індукувати свій метаболізм, але цей ефект виражений рівномірно і не має клінічно значущих наслідків. Таблиця 6. Вплив інших препаратів на глюкуронування ламотриджину Потужні інгібітори глюкуронування ламотриджину Потужні індуктори глюкуронування ламотриджину Препарати, що мало впливають на глюкуронування ламотриджину. Вальпроєва кислота Карбамазепін, фенітоїн, примідон, фенобарбітал, рифампіцин, лопінавір/ритонавір, атазанавір/ритонавір, комбінований препарат етинілестрадіол/левоноргестрел Препарати літію, бупропіон, оланзапін, окскарбазепін, фелбамат, габапентин, леветирацетам, прегабалін, топірамат, зонізамід, арипіпразол Вплив інших пероральних контрацептивів та замісної гормональної терапії не вивчався, хоча вони можуть впливати на фармакокінетичні показники ламотриджину. Взаємодія з ПЕП Вальпроєва кислота, яка пригнічує глюкуронування ламотриджину, знижує швидкість його метаболізму і подовжує його середній період напіввиведення майже в 2 рази. Деякі ПЕП (такі як фенітоїн, карбамазепін, фенобарбітал та примідон), які індукують мікросомальні ферменти печінки, прискорюють глюкуронування ламотриджину та його метаболізм. Повідомлялося про розвиток небажаних реакцій з боку ЦНС, що включали запаморочення, атаксію, диплопію, нечіткість зору та нудоту у хворих, які почали приймати карбамазепін на фоні терапії ламотриджином. Ці симптоми зазвичай проходили після зниження дози карбамазепіну. Аналогічний ефект спостерігався при прийомі ламотриджину та окскарбазепіну здоровими добровольцями, результат зниження доз не вивчався. При одночасному застосуванні ламотриджину у дозі 200 мг та окскарбазепіну у дозі 1200 мг ні окскарбазепін, ні ламотриджин не порушують метаболізм один одного. Поєднане застосування фелбамату в дозі 1200 мг 2 рази на добу та ламотриджину 100 мг 2 рази на добу не призводило до клінічно значущих змін фармакокінетики ламотриджину. При одночасному застосуванні ламотриджину і габапентину кліренс ламотриджину не змінювався. Можливі лікарські взаємодії леветирацетаму та ламотриджину досліджувалися при оцінці сироваткових концентрацій обох препаратів у ході плацебо-контрольованих клінічних досліджень. Ці дані показують, що ламотриджин та леветирацетам не впливають на фармакокінетику один одного. Не спостерігалося впливу прегабаліну в дозі 200 мг 3 рази на добу на рівноважні концентрації ламотриджину, таким чином прегабалін та ламотриджин не взаємодіють фармакокінетично один з одним. Застосування топірамату не призводило до зміни концентрації ламотриджину у плазмі. Однак прийом ламотриджину спричиняв збільшення концентрації топірамату на 15%. Прийом зонізаміду (у дозі 200-400 мг на добу) у ході клінічної програми одночасно з ламотриджином (у дозі 150-500 мг на добу) не спричиняв зміни фармакокінетичних параметрів ламотриджину. Дослідження показали, що ламотриджин не впливає на концентрацію інших ПЕП у плазмі крові. Результати досліджень in vitro показали, що ламотриджин не витісняє інші ПЕП у зв'язку з білками плазми. Взаємодія при поєднаному застосуванні з іншими психотропними препаратами Ламотриджин у дозі 100 мг/день не викликає порушення фармакокінетики безводного глюконату літію (по 2 г 2 рази на добу протягом 6 днів) при їх одночасному застосуванні. Багаторазовий прийом бупропіону внутрішньо не надає статистично значущого впливу на фармакокінетику одноразової дози ламотриджину і викликає незначне збільшення AUC (площі під фармакокінетичною кривою "концентрація-час") ламотриджину глюкуроніду. Оланзапін у дозі 15 мг знижує AUC та Сmах ламотриджину в середньому на 24% та 20% відповідно, що клінічно незначно. Ламотриджин у дозі 200 мг не змінює кінетики оланзапіну. Багаторазовий прийом ламотриджину в дозі 400 мг на добу не мав клінічно значущого ефекту на фармакокінетику рисперидону після прийому разової дози 2 мг здоровими добровольцями. При цьому відзначалася сонливість: у 12 з 14 пацієнтів при одночасному застосуванні ламотриджину та рисперидону; у 1 з 20 пацієнтів при прийомі лише рисперидону; в жодного пацієнта прийому одного ламотриджина. У дослідженні у 18 дорослих пацієнтів з біполярним афективним розладом, які отримували за встановленою схемою ламотриджин у дозі 100 мг на добу, дози арипіпразолу збільшували з 10 мг на добу до кінцевого значення 30 мг на добу протягом 7-денного періоду і далі продовжили лікування. з прийомом препарату 1 раз на добу ще протягом 7 днів. Спостерігалося середнє зниження приблизно на 10% Cmax та AUC ламотриджину. Ймовірно, такий вплив не матиме клінічних наслідків. Інгібування дії ламотриджину амітриптилином, бупропіоном, клоназепамом, флуоксетином, галоперидолом або лоразепамом має мінімальний вплив на утворення первинного метаболіту ламотриджину 2-N-глюкуроніду. Вивчення метаболізму буфуралолу мікросомальними ферментами печінки, виділеними у людини, дозволяє зробити висновок, що ламотриджин не знижує кліренс препаратів, що метаболізуються переважно ізоферментами CYP2D6. Результати досліджень in vitro також дозволяють припустити, що клозапін, фенелзин, рисперидон, сертралін або тразодон навряд чи можуть впливати на кліренс ламотриджину. Взаємодія з гормональними контрацептивами Вплив гормональних контрацептивів на фармакокінетику ламотриджину Прийом комбінованих пероральних контрацептивів, що містять 30 мкг етинілестрадіолу і 150 мкг левоноргестрелу, викликає приблизно двократне підвищення кліренсу ламотриджину (після його прийому внутрішньо), що призводить до зниження AUC і Сmах ламотриджину в середньому. Протягом тижня, вільного від прийому активного препарату, спостерігається підвищення концентрації плазми ламотриджину. при цьому концентрація ламотриджину. виміряна наприкінці цього тижня перед введенням наступної дози, що в середньому в 2 рази вище, ніж у період активної терапії. Вплив ламотриджину на фармакокінетику гормональних контрацептивів У період рівноважних концентрацій ламотриджин у дозі 300 мг не впливає на фармакокінетику етинілестрадіолу – компонента комбінованого перорального контрацептиву. Відзначалося невелике підвищення кліренсу другого компонента перорального контрацептиву - левоноргестрела, що призводило до зниження AUC і Сmах левоноргестрелу на 19% і 12% відповідно. Вимірювання сироваткових концентрацій фолікулостимулюючого гормону (ФСГ), лютеїнізуючого гормону (ЛГ) та естрадіолу під час цього дослідження виявило невелике зменшення придушення гормональної активності яєчників у деяких жінок, хоча вимірювання плазмової концентрації прогестерону в жодній з 16 жінок не виявило гормональних підт.Вплив помірного підвищення кліренсу левоноргестрелу та зміни плазмових концентрацій ФСГ та ЛГ на овуляційну активність яєчників не встановлено. Вплив інших доз ламотриджину (крім 300 мг/день) не вивчався і дослідження з включенням інших гормональних препаратів не проводилися. Взаємодія з іншими препаратами Рифампіцин підвищує кліренс ламотриджину та знижує його період напіввиведення завдяки індукції мікросомальних ферментів печінки, відповідальних за глюкуронування. Хворим, які приймають рифампіцин як супутню терапію, режим призначення ламотриджину повинен відповідати схемі, що рекомендується при одночасному застосуванні ламотриджину та препаратів. що індукують глюкуронування. При застосуванні лопінавіру та/або ритонавіру спостерігалося зниження приблизно на 50% концентрації ламотриджину у плазмі, можливо, внаслідок індукції глюкуронування. У пацієнтів, які одночасно приймають лопінавір та/або ритонавір, слід рекомендувати схему дозування ламотриджину з супутніми індукторами глюкуронування. У дослідженні у здорових добровольців прийом атазанавіру та/або ритонавіру (300 мг/100 мг) призводив до зниження значень AUC та Сmах ламотриджину (в разовій дозі 100 мг) приблизно на 32% та 6% відповідно. Результати досліджень in vitro показали, що саме ламотриджин є інгібітором катіонних переносників органічних субстратів у потенційно клінічно значимих концентраціях. Ці дані показують, що ламотриджин є потужнішим інгібітором (половина інгібуючої концентрації (IC50) варіює від 53,8 нмоль/л до 186 нмоль/л відповідно), ніж циметидин. Вплив на лабораторні показники Ламотриджин, як повідомляється, впливає на проведення деяких експрес-методів аналізу сечі з метою виявлення заборонених препаратів, які можуть призвести до неправдивих результатів, особливо при виявленні фенциклідину (дисоціативний анестетик). Для підтвердження позитивного результату слід використовувати більш специфічний альтернативний хімічний метод.Спосіб застосування та дозиВсередину. Таблетки слід ковтати повністю, не розжовувати, не розламувати. Якщо розрахована доза препарату Ламіктал® (наприклад, при застосуванні у дітей (тільки при епілепсії) або у пацієнтів з порушенням функції печінки) не може бути поділена на цілу кількість таблеток нижчої дози, то пацієнту має бути призначена така доза, яка відповідає найближчому значенню цілої таблетки нижчої дози. Відновлення застосування препарату У разі відновлення застосування препарату Ламіктал® лікарі повинні оцінити необхідність підвищення підтримуючої дози у пацієнтів, які припинили прийом препарату з будь-якої причини, оскільки високі початкові дози та перевищення дози, що рекомендується, асоціюються з ризиком розвитку тяжкого висипу. Чим більше пройшло часу після останнього прийому препарату, тим більшою обережністю слід підвищувати дозу до підтримуючої. Якщо час після припинення прийому перевищує 5 періодів напіввиведення, то доза ламотриджину повинна підвищуватися до підтримуючої відповідно до відповідної схеми. Терапію препаратом Ламіктал не слід відновлювати у пацієнтів, припинення лікування у яких було пов'язане з появою висипу, крім випадків, коли потенційна користь від такої терапії явно перевищує можливі ризики. Епілепсія Монотерапія епілепсії Дорослі та діти віком від 12 років (Таблиця 1) Початкова доза препарату Ламіктал при монотерапії становить 25 мг 1 раз на добу протягом 2 тижнів з подальшим підвищенням дози до 50 мг 1 раз на добу протягом 2 тижнів. Потім дозу слід збільшувати максимально на 50-100 мг кожні 1-2 тижні, доки не буде досягнуто оптимального терапевтичного ефекту. Звичайна підтримуюча доза для досягнення оптимального терапевтичного ефекту становить 100-200 мг на добу на 1 або 2 прийоми. Деяким пацієнтам для досягнення бажаного терапевтичного ефекту потрібна доза препарату Ламіктал® 500 мг на добу. Діти віком від 3 до 12 років (Таблиця 2) Початкова доза препарату Ламіктал® при монотерапії пацієнтів з типовими абсансами становить 0,3 мг/кг/добу на 1 або 2 прийоми протягом 2 тижнів з подальшим підвищенням дози до 0,6 мг/кг/добу на 1 або 2 прийоми протягом наступних 2 тижні. Потім дозу слід збільшувати максимально на 0,6 мг/кг кожні 1-2 тижні, доки не буде досягнутий оптимальний терапевтичний ефект. Ця обставина дозволяє відносно точно дозувати препарат у дітей з масою тіла 40 кг і більше. Звичайна підтримуюча доза для досягнення оптимального терапевтичного ефекту становить від 1 до 10 мг/кг/сут на 1 або 2 прийоми, хоча деяким пацієнтам з типовими абсансами для досягнення бажаного терапевтичного ефекту потрібні вищі дози. Через ризик розвитку висипки не слід перевищувати початкову дозу препарату та рекомендований режим підвищення дози. У складі комбінованої терапії епілепсії Дорослі та діти віком від 12 років (Таблиця 1) У пацієнтів, які вже отримують вальпроат у поєднанні з іншими ПЕП або без них, початкова доза препарату Ламіктал становить 25 мг через день протягом 2 тижнів, надалі – по 25 мг 1 раз на добу протягом 2 тижнів. Потім дозу слід збільшувати максимально на 25-50 мг кожні 1-2 тижні, доки не буде досягнуто оптимального терапевтичного ефекту. Звичайна підтримуюча доза для досягнення оптимального терапевтичного ефекту становить 100-200 мг на добу на 1 або 2 прийоми. У таких пацієнтів, які отримують супутню терапію ПЕП або інші препарати, що індукують глюкуронізацію ламотриджину в поєднанні або без інших ПЕП (за винятком вальпроатів), початкова доза препарату Ламіктал становить 50 мг 1 раз на добу протягом 2 тижнів, надалі - 100 мг/сут на 2 прийоми протягом 2 тижнів. Потім дозу слід збільшувати максимально на 100 мг кожні 1-2 тижні, доки не буде досягнуто оптимального терапевтичного ефекту. Звичайна підтримуюча доза становить 200-400 мг/сут на 2 прийоми. Деяким пацієнтам для досягнення бажаного терапевтичного ефекту може знадобитися доза 700 мг на добу. У пацієнтів, які приймають інші препарати, які суттєво не інгібують та не індукують глюкуронізацію ламотриджину, початкова доза препарату Ламіктал становить 25 мг 1 раз на добу протягом 2 тижнів, надалі – 50 мг 1 раз на добу протягом 1 тижня. Потім дозу слід збільшувати максимально на 50-100 мг кожні 1-2 тижні, доки не буде досягнуто оптимального терапевтичного ефекту. Звичайна підтримуюча доза становить 100-200 мг/сут на 1 або 2 прийоми. Таблиця 1. Рекомендований режим дозування препарату Ламіктал® при лікуванні епілепсії у дорослих та дітей віком від 12 років Режим дозування Тиждень 1-2 Тиждень 3-4 Підтримуюча доза Монотерапія 25 мг (1 раз на добу) 50 мг (1 раз на добу) 100-200 мг (в 1 або 2 прийоми). Для досягнення терапевтичного ефекту дози можуть бути збільшені на 50-100 мг кожні 1-2 тижні. Комбінована терапія з вальпроатами незалежно від іншої супутньої терапії 12,5 мг (призначається по 25 мг за день) 25 мг (1 раз на добу) 100-200 мг (в 1 або 2 прийоми). Для досягнення терапевтичного ефекту дози можуть бути збільшені на 25-50 мг кожні 1-2 тижні. Комбінована терапія без вальпроатів Цей режим повинен використовуватися з фенітоїном, карбамазепіном, фенобарбіталом, примідоном або іншими індукторами глюкуронізації ламотриджину. 50 мг (1 раз на добу) 100 мг (2 прийоми) 200-400 мг (2 прийоми). Для досягнення терапевтичного ефекту дози можна збільшити на 100 мг кожні 1-2 тижні. Цей режим повинен використовуватися з іншими препаратами, які суттєво не інгібують та не індукують глюкуронізацію ламотриджину. 25 мг (1 раз на добу) 50 мг (1 раз на добу) 100-200 мг (в 1 або 2 прийоми). Для досягнення терапевтичного ефекту доза може бути збільшена на 50-100 мг кожні 1-2 тижні. У пацієнтів, які приймають ПЕП, фармакокінетична взаємодія яких з ламотриджином нині невідома, повинен використовуватися режим дозування, рекомендований для застосування ламотриджину в комбінації з вальпроатами. Через ризик розвитку висипки не слід перевищувати початкову дозу препарату Ламіктал і рекомендований режим підвищення дози. Діти віком від 3 до 12 років (Таблиця 2) У дітей, які приймають вальпроати у поєднанні з іншими ПЕП або без них, початкова доза препарату Ламіктал становить 0,15 мг/кг/добу 1 раз на добу протягом 2 тижнів, надалі - 0,3 мг/кг/сут 1 раз на добу протягом 2 тижнів. Потім доза може бути збільшена максимально на 0,3 мг/кг кожні 1-2 тижні, доки не буде досягнуто оптимального терапевтичного ефекту. Звичайна підтримуюча доза для досягнення оптимального терапевтичного ефекту становить 1-5 мг/кг/сут на 1 або 2 прийоми. Максимальна доза становить 200 мг на добу. У дітей, які отримують ПЕП або інші препарати, що індукують глюкуронізацію ламотриджину, у поєднанні з іншими ПЕП або без них (за винятком вальпроатів), початкова доза препарату Ламіктал® становить 0,6 мг/кг/добу на 2 прийоми протягом 2 тижнів, надалі - 1,2 мг/кг/сут на 2 прийоми протягом 2 тижнів. Потім дозу слід збільшувати максимально на 1,2 мг/кг кожні 1-2 тижні, доки не буде досягнуто оптимального терапевтичного ефекту. Звичайна підтримуюча доза, коли досягається оптимальний терапевтичний ефект, становить 5-15 мг/кг/сут в 2 прийоми. Максимальна доза становить 400 мг на добу. У пацієнтів, які приймають інші препарати, які суттєво не інгібують та не індукують глюкуронізацію ламотриджину, початкова доза препарату Ламіктал® становить 0,3 мг/кг/добу на 1 або 2 прийоми протягом 2 тижнів, надалі – 0,6 мг/кг /сут на 1 або 2 прийоми протягом 2 тижнів. Потім дозу слід збільшувати максимально на 0,6 мг/кг кожні 1-2 тижні, доки не буде досягнуто оптимального терапевтичного ефекту. Звичайна підтримуюча доза, при якій досягається оптимальний терапевтичний ефект, становить від 1 до 10 мг/кг/сут на 1 або 2 прийоми. Максимальна доза становить 200 мг на добу. Ймовірно, що пацієнтам віком від 3 до 6 років потрібна підтримуюча доза, що знаходиться на верхній межі діапазону, що рекомендується. Щоб бути впевненим, що підтримується терапевтична доза, необхідно контролювати масу тіла дитини та коригувати дозу препарату при її зміні. Через ризик розвитку висипки не слід перевищувати початкову дозу препарату та наступний режим підвищення дози. Таблиця 2. Рекомендований режим дозування препарату Ламіктал при лікуванні епілепсії у дітей віком від 3 до 12 років Режим дозування Тиждень 1-2 Тиждень 3-4 Підтримуюча доза Монотерапія типових абсансів 0,3 мг/кг (в 1 або 2 прийоми) 0,6 мг/кг (в 1 або 2 прийоми) Підвищення дози на 0,6 мг/кг кожні 1-2 тижні до досягнення підтримуючої дози 1-10 мг/кг (призначається за 1 або 2 прийоми) до максимальної дози 200 мг/добу. Комбінована терапія з вальпроатами незалежно від іншої супутньої терапії 0,15 мг/кг (1 раз на добу) 0,3 мг/кг (1 раз на добу) Підвищення дози на 0,3 мг/кг кожні 1-2 тижні до досягнення підтримуючої дози 1-5 мг/кг/добу (призначається за 1 або 2 прийоми) до максимальної дози 200 мг/добу. Комбінована терапія без вальпроатів Цей режим повинен використовуватися з фенітоїном, карбамазепіном, фенобарбіталом, примідоном або іншими індукторами глюкуронізації ламотриджину. 0,6 мг/кг (2 прийоми) 1,2 мг/кг (2 прийоми) Підвищення дози на 1,2 мг/кг кожні 1-2 тижні до досягнення підтримуючої дози 5-15 мг/кг/добу (призначається за 1 або 2 прийоми) до максимальної дози 400 мг/добу. Цей режим повинен використовуватися з препаратами, які не інгібують та не індукують глюкуронізацію ламотриджину. 0,3 мг/кг (в 1 або 2 прийоми) 0,6 мг/кг (в 1 або 2 прийоми) Підвищення дози на 0,6 мг/кг кожні 1-2 тижні до досягнення підтримуючої дози 1-10 мг/кг/добу (1 або 2 прийоми) до максимальної дози 200 мг/добу. У пацієнтів, які приймають ПЕП, фармакокінетична взаємодія яких з ламотриджином нині невідома, повинен використовуватися режим дозування, рекомендований для застосування ламотриджину в комбінації з вальпроатами. Якщо розрахована добова доза у пацієнтів, які приймають вальпроати, становить 1-2 мг, можна призначити ламотриджин у дозі 2 мг через день протягом перших двох тижнів. Якщо розрахована добова доза у пацієнтів, які приймають вальпроати, становить менше 1 мг, ламотриджин не слід призначати. Діти молодші 3 років Застосування препарату Ламіктал® не вивчено як монотерапію у дітей віком до 2 років або як додаткову терапію у дітей віком до 1 місяця. Безпека та ефективність препарату Ламіктал® як додаткова терапія парціальних судом у дітей віком від 1 місяця до 2 років не встановлена. У дітей віком до 3 років застосування твердих лікарських форм (які попередньо не можна розчинити тощо) не дозволено. Загальні рекомендації щодо режиму дозування при лікуванні епілепсії При відміні супутніх ПЕП, або додаванні ПЕП, або застосуванні на фоні прийому ламотриджину інших лікарських препаратів або ПЕП необхідно брати до уваги те, що це може вплинути на фармакокінетику ламотриджину. Біполярний афективний розлад Дорослі у віці 18 років та старші Через ризик появи висипки не слід перевищувати початкову дозу препарату та наступний режим підвищення доз. Необхідно слідувати перехідному режиму дозування, який включає підвищення протягом 6 тижнів дози препарату Ламіктал® до підтримуючої стабілізуючої дози (Таблиця 3), після чого, за наявності показань, можна скасовувати інші психотропні препарати та/або ПЕП (Таблиця 4). Таблиця 3. Рекомендований режим підвищення дози препарату Ламіктал для досягнення підтримуючої добової стабілізуючої дози для дорослих (старше 18 років) при біполярному афективному розладі Режим дозування Тижня 1-2 Тижня 3-4 Тиждень 5 Цільова стабілізуюча доза (тиждень 6)** а) Комбінована терапія з інгібіторами глюкуронізації ламотриджину, наприклад, вальпроатами 12,5 мг (25 мг за день) 25 мг (1 раз на добу) 50 мг (в 1 або 2 прийоми на добу) 100 мг (1 або 2 прийоми на добу), максимальна добова доза 200 мг б) Комбінована терапія з інгібіторами глюкуронізації ламотриджину у пацієнтів, які не приймають інгібітори, такі як вальпроат. Цей режим повинен використовуватися з фенітоїном, карбамазепіном, фенобарбіталом, примідоном або іншими індукторами глюкуронізації ламотриджину. 50 мг (1 раз на добу) 100 мг (в 2 прийоми на добу) 200 мг (2 прийоми на добу) 300 мг на 6 тижні терапії, при необхідності збільшити дозу до 400 мг на добу на 7 тижні терапії (в 2 прийоми на добу) в) Монотерапія ламотриджином або комбінована терапія у пацієнтів, які приймають інші препарати, які не мають значної індукуючої або інгібуючої дії на глюкуронізацію ламотриджину. 25 мг (1 раз на добу) 50 мг (в 1 або 2 прийоми на добу) 100 мг (в 1 або 2 прийоми на добу) 200 мг (від 100 мг до 400 мг) (в 1 або 2 прийоми на добу) Примітка: у пацієнтів, які приймають пеп, фармакокінетична взаємодія яких з ламотриджином нині невідома, повинен використовуватися режим підвищення дози, рекомендований для застосування ламотриджину в комбінації з вальпроатами. ** Цільова стабілізуюча доза змінюється залежно від клінічного ефекту. а) Комбінована терапія з інгібіторами глюкуронізації ламотриджину, наприклад, вальпроатами Початкова доза препарату Ламіктал у пацієнтів, які додатково приймають препарати, що інгібують глюкуронізацію, такі як вальпроати, становить 25 мг через день протягом 2 тижнів, потім 25 мг 1 раз на добу протягом 2 тижнів. Дозу слід збільшити до 50 мг 1 раз на добу (або 2 прийоми) на 5 тижні. Звичайна цільова доза для отримання оптимального терапевтичного ефекту становить 100мг/добу (1 або 2 прийоми). Однак, доза може бути збільшена до максимальної добової дози 200 мг залежно від клінічного ефекту. б) Комбінована терапія з індукторами глюкуронізації ламотриджину у пацієнтів, які не приймають інгібітори, такі як вальпроати. Цей режим повинен використовуватися з фенітоїном, карбамазепіном, фенобарбіталом, примідоном та іншими індукторами глюкуронізації ламотриджину. Початкова доза препарату Ламіктал® у таких пацієнтів, які одночасно приймають препарати, що індукують глюкуронізацію ламотриджину і не приймають вальпроати, становить 50 мг 1 раз на добу протягом 2 тижнів, потім 100 мг на добу на 2 прийоми протягом 2 тижнів. На 5 тижні дозу слід збільшити до 200 мг на добу на 2 прийоми. На 6 тижні доза може бути збільшена до 300 мг на добу, проте звичайна цільова доза для досягнення оптимального терапевтичного ефекту становить 400 мг на добу (2 прийоми), і призначається, починаючи з 7 тижня лікування. в) Монотерапія ламотриджином або комбінована терапія у пацієнтів, які приймають препарати, які не мають суттєвого індукуючого або інгібуючого впливу на глюкуронізацію ламотриджину. Початкова доза препарату Ламіктал становить 25 мг 1 раз на добу протягом 2 тижнів, потім 50 мг на добу (в 1 або 2 прийоми) протягом 2 тижнів. На 5 тижні дозу слід збільшити до 100 мг на добу. Звичайна цільова доза для досягнення оптимального терапевтичного ефекту становить 200 мг на добу (1 або 2 прийоми). Однак у клінічних дослідженнях застосовувалися дози в діапазоні від 100 мг до 400 мг. Після досягнення цільової добової стабілізуючої дози, що підтримує, інші психотропні препарати можуть бути скасовані (Таблиця 4). Таблиця 4. Підтримуюча загальна добова доза препарату Ламіктал®, що стабілізує, для лікування біполярного афективного розладу після відміни супутніх психотропних препаратів або ПЕП Режим дозування Тиждень 1 Тиждень 2 Тиждень 3 і далі* а) Після відміни інгібіторів глюкуронізації ламотриджину, наприклад, вальпроатів Подвоїти дозу, що стабілізує, не перевищуючи 100 мг/тиж. Тобто цільова стабілізуюча доза 100 мг на добу збільшується на 1 тижні до 200 мг на добу. Зберегти дозу 200 мг на добу на 2 прийоми. б) Після відміни індукторів глюкуронізації ламотриджину залежно від вихідної дози. Цей режим повинен бути використаний при застосуванні фенітоїну, карбамазепіну, фенобарбіталу, примідону або інших індукторів глюкуронізації ламотриджину. 400 мг 300 мг 200 мг 300 мг 225 мг 150 мг 200 мг 150 мг 100 мг в) Після відміни інших психотропних препаратів у пацієнтів, які не приймають індуктори або інгібітори глюкуронізації ламотриджину Підтримувати цільову дозу, досягнуту в процесі режиму підвищення (200 мг на добу на 2 прийоми; діапазон доз від 100 мг до 400 мг). Примітка: у пацієнтів, які приймають ПЕП, фармакокінетична взаємодія яких з ламотриджином в даний час невідома, рекомендується підтримувати поточну дозу ламотриджину і добір ламотриджину необхідно проводити, ґрунтуючись на клінічній відповіді. * За необхідності доза може бути збільшена до 400 мг на добу. а) Терапія ламотриджином після відміни комбінованої терапії з інгібіторами глюкуронізації ламотриджину, наприклад, вальпроатами Відразу після відміни вальпроатів, цільову стабілізуючу дозу препарату Ламіктал слід подвоїти та підтримувати на цьому рівні. б) Терапія ламотриджином після відміни комбінованої терапії з індукторами глюкуронізації ламотриджину в залежності від вихідної підтримуючої дози. Цей режим повинен бути використаний при застосуванні фенітоїну, карбамазепіну, фенобарбіталу, примідону або інших індукторів глюкуронізації ламотриджину. Дозу препарату Ламіктал слід поступово знижувати протягом 3 тижнів після відміни індукторів глюкуронізації. в) Терапія ламотриджином після відміни супутніх психотропних препаратів, які не мають інгібуючого або індукуючого впливу на глюкуронізацію ламотриджину Під час відміни супутніх препаратів повинна бути збережена цільова доза препарату Ламіктал®, досягнута в процесі підвищення. Корекція добової дози препарату Ламіктал у пацієнтів з біполярним афективним розладом після додавання інших препаратів Відсутній клінічний досвід у корекції добових доз препарату Ламіктал після додавання інших препаратів. Однак на підставі досліджень щодо взаємодії препаратів можна надати такі рекомендації (Таблиця 5). Таблиця 5. Корекція добових доз препарату Ламіктал у пацієнтів з біполярним афективним розладом після додавання інших препаратів Режим дозування Поточна стабілізуюча доза ламотриджину (мг/добу) Тиждень 1 Тиждень 2 Тиждень 3 і далі а) Додавання інгібіторів глюкуронізації ламотриджину (наприклад, вальпроатів), залежно від вихідної дози ламотриджину 200 мг 100 мг Зберегти дозу 100 мг на добу. 300 мг 150 мг Зберегти дозу 150 мг на добу. 400 мг 200 мг Зберегти дозу 200 мг на добу. б) Додавання індукторів глюкуронізації ламотриджину у пацієнтів, які не отримують вальпроати, залежно від вихідної дози ламотриджину. Цей режим повинен бути використаний при застосуванні фенітоїну, карбамазепіну, фенобарбіталу, примідону або інших індукторів глюкуронізації ламотриджину. 200 мг 200 мг 300 мг 400 мг 150 мг 150 мг 225 мг 300 мг 100 мг 100 мг 150 мг 200 мг в) Додавання інших препаратів, які не мають значної індукуючої або інгібуючої дії на глюкуронізацію ламотриджину Підтримувати цільову дозу, досягнуту в процесі режиму підвищення (200 мг на добу; діапазон доз від 100 мг до 400 мг). Примітка: у пацієнтів, які приймають ПЕП, фармакокінетична взаємодія яких з ламотриджином нині невідома, повинен використовуватися режим дозування, рекомендований для застосування ламотриджину в комбінації з вальпроатами. Відміна терапії препаратом Ламіктал у пацієнтів з біполярним афективним розладом Під час проведення клінічних досліджень різка відміна препарату Ламіктал не викликала збільшення частоти, тяжкості або зміни характеру небажаних реакцій порівняно з плацебо. Таким чином, пацієнтам можна скасовувати препарат Ламіктал без поступового зниження його дози. Діти та підлітки молодші 18 років Препарат Ламіктал® не показаний для лікування біполярного афективного розладу у дітей та підлітків віком до 18 років. Безпека та ефективність застосування ламотриджину при біполярному афективному розладі у пацієнтів цієї вікової групи не оцінювалися. Таким чином, рекомендації щодо дозування не можуть бути надані. Загальні рекомендації щодо дозування препарату Ламіктал® у спеціальних груп пацієнтів Жінки, які приймають гормональні контрацептиви а) Застосування препарату Ламіктал® пацієнтами, які вже отримують гормональні контрацептиви: незважаючи на те, що пероральні гормональні контрацептиви підвищують кліренс ламотриджину, немає потреби у спеціальних рекомендаціях щодо режиму підвищення дози препарату Ламіктал® тільки на підставі прийому гормональних контрацептивів. Режим підвищення доз повинен відповідати рекомендованим вказівкам залежно від того, чи додається препарат Ламіктал до вальпроатів (інгібіторів глюкуронізації ламотриджину) або індукторам глюкуронізації ламотриджину; або препарат Ламіктал® застосовується за відсутності вальпроатів або індукторів глюкуронізації ламотриджину (див. Таблицю 1 для епілепсії та Таблицю 3 для біполярного афективного розладу). б) Застосування гормональних контрацептивів пацієнтами, які вже одержують підтримуючі дози препарату Ламіктал® та НЕ одержують індуктори глюкуронізації ламотриджину: у більшості випадків потрібне підвищення підтримуючої дози ламотриджину, але не більше ніж у 2 рази. При призначенні гормональних контрацептивів рекомендується підвищення дози ламотриджину на 50-100 мг на добу щотижня залежно від клінічної картини. Не рекомендується перевищувати ці цифри, якщо клінічний стан пацієнта не потребує подальшого підвищення дози препарату Ламіктал. в) Припинення прийому гормональних контрацептивів пацієнтами, які вже одержують підтримуючі дози препарату Ламіктал® та НЕ одержують індуктори глюкуронування ламотриджину: у більшості випадків потрібне зниження дози препарату Ламіктал®, але не більше ніж на 50%. Рекомендується поступове зниження добової дози препарату Ламіктал на 50-100 мг щотижня (швидкість зниження не повинна перевищувати 25% від добової дози на тиждень) протягом більше 3 тижнів, якщо клінічний стан пацієнта не потребує іншого. Застосування атазанавіру в комбінації з ритонавіром Незважаючи на той факт, що при сумісному застосуванні з атазанавіром у комбінації з ритонавіром концентрація ламотриджину в плазмі знижувалася, корекції режиму дозування препарату Ламіктал® при одночасному застосуванні з атазанавіром у комбінації з ритонавіром не потрібно. Підвищення дози препарату Ламіктал® повинно проводитися на підставі рекомендацій, виходячи з того, чи додається ламотриджин до терапії вальпроатами (інгібіторами глюкуронізації ламотриджину) або до терапії індукторами глюкуронізації ламотриджину, або ламотриджин застосовується у відсутності. У пацієнтів, які вже приймають підтримуючі дози препарату Ламіктал і не приймають індуктори глюкуронізації ламотриджину, при застосуванні атазанавіру в комбінації з ритонавіром дозу ламотриджину, можливо, буде необхідно підвищити, а при відміні атазанавіру в комбінації з ритонавіром. Пацієнти похилого віку (старше 65 років) Не потрібно корекції режиму дозування порівняно з схемою, що рекомендується. Фармакокінетика ламотриджину у цій віковій групі практично не відрізняється від такої у дорослих віком до 65 років. Порушення функції печінки Початкову, зростаючу та підтримуючу дози зазвичай слід зменшити приблизно на 50% та 75% у пацієнтів з помірним (стадія В за шкалою Чайлд-Пью) та тяжким (стадія С за шкалою Чайлд-Пью) ступенем порушення функції печінки відповідно. Зростаюча та підтримуюча дози повинні коригуватися залежно від клінічного ефекту. Порушення функції нирок Пацієнтам з нирковою недостатністю препарат Ламіктал слід застосовувати з обережністю. У пацієнтів з термінальною стадією ниркової недостатності початкові дози препарату Ламіктал слід розраховувати відповідно до режиму дозування для пацієнтів, які приймають ПЕП. У пацієнтів із значним зниженням функції нирок може бути рекомендовано зниження підтримуючих доз.ПередозуванняСимптоми При прийомі доз, що перевищують у 10-20 разів максимальні терапевтичні, були зареєстровані випадки з летальним кінцем. Передозування виявлялося симптомами, що включали ністагм, атаксію, порушення свідомості, епілептичний напад та кому. При передозуванні у пацієнтів також спостерігається розширення інтервалу QRS (подовження часу внутрішньошлуночкової провідності). Лікування Рекомендована госпіталізація та проведення підтримуючої терапії відповідно до клінічної картини або рекомендацій національного токсикологічного центру.Запобіжні заходи та особливі вказівкиВисипання на шкірі Існують повідомлення про побічні явища з боку шкіри, які можуть виникати протягом перших 8 тижнів після початку терапії ламотриджином. Більшість висипань носить легкий характер і проходить самостійно, проте є повідомлення про висипання, які вимагали госпіталізації пацієнта та припинення прийому ламотриджину. Вони включали такі потенційно життєзагрозливі шкірні реакції, як синдром Стівенса-Джонсона та токсичний епідермальний некроліз (синдром Лайєлла). Тяжкі шкірні реакції у дорослих хворих, які застосовують ламотриджин відповідно до загальноприйнятих рекомендацій, розвиваються з частотою приблизно 1 на 500 хворих на епілепсію. Приблизно в половині цих випадків зареєстровано синдром Стівенса-Джонсона (1 на 1000 хворих). У хворих із біполярними розладами частота тяжких шкірних висипань за даними клінічних досліджень становить приблизно 1 на 1000 хворих. Діти ризик розвитку важких шкірних висипань вище, ніж в дорослих. За наявними даними частота шкірних висипань, які вимагали госпіталізації, в дітей віком становила від 1 на 300 до 1 на 100 хворих дітей. У дітей початкові прояви висипки можуть бути помилково прийняті за інфекцію, тому лікарі повинні брати до уваги можливість реакції дітей на препарат, що проявляється розвитком висипки та лихоманки у перші 8 тижнів терапії. Крім того, сумарний ризик розвитку висипу значною мірою пов'язаний з: високою початковою дозою ламотриджину та перевищенням рекомендованої швидкості підвищення доз ламотриджину; одночасним застосуванням із вальпроатами. Обережність необхідна при призначенні пацієнтам, які мають в анамнезі алергічні реакції або висип у відповідь на прийом інших протиепілептичних препаратів, оскільки частота розвитку висипу (що не класифікувалася як серйозна) у пацієнтів з таким анамнезом спостерігалася втричі частіше при призначенні ламотриджину, ніж у пацієнтів анамнезом. При виявленні висипу всі пацієнти (дорослі та діти) мають бути одразу оглянуті лікарем. Прийом ламотриджину повинен бути негайно припинений за винятком випадків, коли очевидно, що розвиток висипу не пов'язаний з прийомом препарату. Не рекомендується відновлювати прийом ламотриджину у випадках, коли його попереднє призначення було скасовано у зв'язку з розвитком шкірної реакції, якщо очікуваний терапевтичний ефект від застосування препарату не перевищує ризик побічних ефектів. Повідомлялося,що висип може бути частиною синдрому гіперчутливості, пов'язаного з різними системними проявами, включаючи лихоманку, лімфаденопатію, набряклість обличчя та порушення з боку крові та печінки. Тяжкість прояву синдрому варіює в широких межах і в окремих випадках може призводити до розвитку синдрому ДВЗ та поліорганної недостатності. Необхідно відзначити, що ранні прояви синдрому гіперчутливості (тобто лихоманки, лімфаденопатії) можуть спостерігатися навіть якщо немає явних проявів висипу. При розвитку подібних симптомів хворий повинен негайно звернутися до лікаря і, якщо не буде встановлено іншу причину симптомів, ламотріджин слід відмінити.набряклість особи та порушення з боку крові та печінки. Тяжкість прояву синдрому варіює в широких межах і в окремих випадках може призводити до розвитку синдрому ДВЗ та поліорганної недостатності. Необхідно відзначити, що ранні прояви синдрому гіперчутливості (тобто лихоманки, лімфаденопатії) можуть спостерігатися навіть якщо немає явних проявів висипу. При розвитку подібних симптомів хворий повинен негайно звернутися до лікаря і, якщо не буде встановлено іншу причину симптомів, ламотріджин слід відмінити.набряклість особи та порушення з боку крові та печінки. Тяжкість прояву синдрому варіює в широких межах і в окремих випадках може призводити до розвитку синдрому ДВЗ та поліорганної недостатності. Необхідно відзначити, що ранні прояви синдрому гіперчутливості (тобто лихоманки, лімфаденопатії) можуть спостерігатися навіть якщо немає явних проявів висипу. При розвитку подібних симптомів хворий повинен негайно звернутися до лікаря і, якщо не буде встановлено іншу причину симптомів, ламотріджин слід відмінити.При розвитку подібних симптомів хворий повинен негайно звернутися до лікаря і, якщо не буде встановлено іншу причину симптомів, ламотріджин слід відмінити.При розвитку подібних симптомів хворий повинен негайно звернутися до лікаря і, якщо не буде встановлено іншу причину симптомів, ламотріджин слід відмінити. Асептичний менінгіт Розвиток асептичного менінгіту є оборотним при відміні препарату здебільшого та відновлюється у ряді випадків при повторному призначенні. Повторне призначення призводить до швидкого повернення симптомів, які часто бувають важчими. Ламотриджин не призначають повторно пацієнтам, у яких припинення лікування було асоційовано з асептичним менінгітом. Гормональні контрацептиви Вплив гормональних контрацептивів на фармакокінетику ламотриджину Було показано, що комбінований препарат етинілестрадіол/левоноргестрел (30 мкг/150 мкг) приблизно вдвічі підвищує кліренс ламотриджину, що призводить до зниження рівня ламотриджину в плазмі. При його призначенні для досягнення максимального терапевтичного ефекту необхідно підвищення підтримуючих доз ламотриджину, але не більше ніж у 2 рази. У жінок, які вже не приймають індуктори глюкуронування ламотриджину та приймають гормональні контрацептиви, схема лікування яких включає тиждень прийому неактивного препарату (або тижневу перерву у прийомі контрацептиву), у цей період часу спостерігатиметься поступове транзиторне підвищення концентрації ламотриджину. Підвищення концентрації буде виражено більше,якщо чергове збільшення дози ламотриджину проводитиметься безпосередньо перед прийомом або в період прийому неактивного препарату. Медичні працівники повинні опанувати клінічні навички ведення жінок, які на фоні лікування ламотриджином починають або припиняють приймати гормональні контрацептиви, оскільки це може вимагати корекції дози ламотриджину. Інші пероральні контрацептиви та гормональна замісна терапія не були вивчені, хоча вони можуть подібним чином впливати на фармакокінетичні параметри ламотриджину. Вплив ламотриджину на фармакокінетику гормональних контрацептивів Спільне призначення ламотриджину та комбінованого гормонального контрацептиву (що містить етинілестрадіол та левоноргестрел) призводить до помірного підвищення кліренсу левоноргестрелу та змін концентрації ФСГ та ЛГ. Вплив цих змін на овуляторну активність яєчників невідомий. Однак не можна виключити можливість, що у деяких хворих, які приймають ламотриджин та гормональні контрацептиви, ці зміни можуть спричинити зниження ефективності контрацептивів. Такі хворі мають бути проінструктовані необхідність негайно повідомляти лікаря про зміни у характері менструального циклу, тобто. про раптові кровотечі. Дигідрофолат редуктаза Ламотриджин є слабким інгібітором дигідрофолат редуктази, тому існує можливість втручання препарату в метаболізм фолатів при його тривалому призначенні. Однак було показано, що ламотриджин не викликав суттєвих змін концентрації гемоглобіну, середнього обсягу еритроцитів, концентрації фолатів, еритроцитів сироватки при тривалості призначення препарату до 1 року та не знижував концентрації фолатів в еритроцитах при призначенні ламотриджину тривалістю до 5 років. Вплив ламотриджину на катіонний переносник органічних субстратів Ламотриджин є інгібітором канальцевої секреції шляхом впливу на катіонний переносник білків. Це може призвести до підвищення концентрацій плазми деяких лікарських засобів, які виводяться головним чином через нирки. Спільне призначення ламотриджину та субстратів з вузьким терапевтичним діапазоном, наприклад, дофетиліду, не рекомендується. Ниркова недостатність Одноразове призначення ламотриджину хворим з тяжкою нирковою недостатністю не виявило значних змін концентрації ламотриджину. Однак накопичення глюкуронідного метаболіту є можливим, тому необхідно виявляти обережність при лікуванні хворих з нирковою недостатністю. Пацієнти, які приймають інші препарати, що містять ламотриджин Не можна призначати ламотриджин (у звичайних таблетках або розчинних/жувальних таблетках) хворим, які вже отримують будь-які інші препарати, що містять ламотриджин, без консультації лікаря. Епілепсія Різке скасування прийому ламотриджину, як і інших ПЕП, може спровокувати розвиток судом. Якщо різке припинення терапії не є вимогою безпеки (наприклад, при появі висипу), дозу ламотриджину слід поступово знижувати протягом 2-х тижнів. У літературі є повідомлення про те, що важкі судомні напади, включаючи епілептичний статус, можуть призвести до розвитку рабдоміолізу, поліорганних порушень та дисемінованого внутрішньосудинного згортання, іноді з фатальним результатом. Подібні випадки спостерігалися і при лікуванні хворих на ламотриджин. Суїцидальний ризик Симптоми депресії та/або біполярного розладу можуть спостерігатися у пацієнтів з епілепсією. Пацієнти з епілепсією та супутнім біполярним розладом знаходяться у групі високого ризику суїцидів. У 25-50% пацієнтів із біполярним розладом спостерігалася хоча б одна суїцидальна спроба; у таких пацієнтів може відзначатися посилення суїцидальних думок та суїцидальної поведінки (суїцидальність) на фоні прийому препаратів для лікування біполярного розладу, включаючи ламотриджин, а також без лікування. Суїцидальні думки та суїцидальна поведінка відзначалися у пацієнтів, які приймали ПЕП за декількома показаннями, включаючи епілепсію та біполярний розлад. Мета-аналіз рандомізованих плацебо-контрольованих досліджень ПЕП (включно з ламотриджином) показав невелике збільшення суїцидального ризику. Механізм цієї дії невідомий і доступні дані не виключають можливості підвищення ризику суїциду при застосуванні ламотриджину. Таким чином,пацієнти повинні перебувати під ретельним наглядом щодо виникнення суїцидальних думок і поведінки. Пацієнти (та особи, які здійснюють догляд за пацієнтами) повинні бути поінформовані про необхідність медичної консультації у разі виникнення таких симптомів. Биполярное аффективное расстройство Дети и подростки младше 18 лет Лечение антидепрессантами связано с увеличением рисков суицидальных мыслей и поведения у детей и подростков с большой депрессией и другими психическими нарушениями. Клиническое ухудшение у пациентов с биполярным аффективным расстройством У пациентов с биполярным расстройством, получающих ламотриджин, необходимо тщательно мониторировать симптомы клинического ухудшения (включая появление новых симптомов) и суицидальности, особенно в начале курса лечения и в момент изменения дозы. Пациенты, у которых в анамнезе отмечались суицидальные мысли или суицидальное поведение, молодые пациенты и пациенты, у которых было выявлено возникновение в значительной степени суицидальных мыслей до начала терапии, находятся в группе высокого риска возникновения суицидальных мыслей или суицидального поведения, такие пациенты должны находиться под строгим наблюдением во время лечения. Пациенты (и лица, осуществляющие уход за пациентами) должны быть предупреждены о необходимости наблюдения за любыми ухудшениями состояния пациентов (включая появление новых симптомов) и/или появлением суицидальных мыслей/поведения или мыслей о причинении вреда себе и должны обратиться за медицинской помощью немедленно, если эти симптомы имеются. При этом следует оценить ситуацию и внести соответствующие изменения в режим терапии, включая возможность отмены препарата у пациентов, у которых имеется клиническое ухудшение (включая появление новых симптомов) и/или появление суицидальных мыслей/поведения, особенно если эти симптомы тяжелые, с внезапным началом и ранее не отмечавшиеся. Влияние на способность к вождению автотранспорта и управлению механизмами Два проведенных исследования с участием здоровых добровольцев показали, что влияние ламотриджина на точную визуально-двигательную координацию, движения глаз и субъективный седативный эффект не отличалось от влияния плацебо. Имеются сообщения о побочных эффектах ламотриджина неврологического характера, таких как головокружение и диплопия. Поэтому прежде, чем сесть за руль автомобиля или управлять механизмами, больные должны оценить влияние ламотриджина на свое состояние. Так как эффект всех противоэпилептических средств имеет индивидуальную вариабельность, то пациенты должны проконсультироваться со своим врачом о возможности водить машину.Условия отпуска из аптекПо рецептуВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. Діюча речовина: Ламотриджин – 5,0 мг; Допоміжні речовини: Кальцію карбонат – 72,0 мг; Гіпролоза – 10,0 мг; Алюмінію-Магнію силікат - 5,0 мг; Натрію Гліколат-крохмаль, тип А – 3,0 мг; Повідон, К30 – 2,5 мг; Сахарін-натрій – 1,0 мг; Ароматизатор чорносмородиновий – 1,0 мг; Магнію стеарат – 1,0 мг. По 10 таблеток - блістер з Аl/ПВХ/ПВДХ. По 3 блістери разом з інструкцією із застосування в картонну пачку.Опис лікарської формиБілі або майже білі пігулки із запахом чорної смородини, витягнуті, двоопуклі, на одній стороні яких методом видавлювання нанесений напис "GS CL2", на іншій стороні - цифра "5". Можуть спостерігатися невеликі вкраплення.Фармакотерапевтична групаПротиепілептичний засіб.ФармакокінетикаВсмоктування Ламотриджин швидко і повністю всмоктується із шлунково-кишкового тракту, практично не піддаючись метаболізму першого проходження. Максимальна концентрація в плазмі досягається приблизно через 2,5 години після прийому ламотриджину всередину. Час досягнення максимальної концентрації незначно збільшується після їди, але ступінь всмоктування залишається незмінною. Спостерігаються значні індивідуальні коливання максимальної концентрації у рівноважному стані, проте з рідкісними коливаннями концентрацій у кожної окремої людини. Розподіл Зв'язування з білками плазми становить приблизно 55%. Дуже малоймовірно, що вивільнення препарату з білків плазми може призводити до розвитку токсичного ефекту. Об'єм розподілу становить 0,92-1,22 л/кг. Метаболізм Встановлено, що урідіндифосфатглюкуронілтрансферази (УДФ-глюкуронілтрансферази) відповідають за метаболізм ламотриджину. Ламотриджин трохи підвищує свій власний метаболізм залежно від дози. Однак відсутні дані, що підтверджують, що ламотриджин впливає на фармакокінетику інших протиепілептичних препаратів (ПЕП), і передбачається, що взаємодія між ламотриджином та іншими препаратами, що метаболізуються ферментами системи цитохрому Р450, є малоймовірною. Виведення Здається, плазмовий кліренс у здорових людей становить приблизно 30 мл/хв. Кліренс ламотриджину, головним чином, є метаболічним з подальшим виведенням глюкуронід-кон'югатів із сечею. Менш 10% препарату виводиться нирками у незміненому вигляді, лише близько 2% похідних ламотриджину виводиться через кишечник. Кліренс та період напіввиведення не залежать від дози. Здається період напіввиведення із плазми крові у здорових добровольців становить приблизно 33 години (діапазон від 14 до 103 годин). У дослідженнях за участю пацієнтів із синдромом Жильбера середній кліренс препарату був знижений на 32% порівняно з контрольною групою, що, однак, не виходило за межі значень для загальної популяції. На період напіввиведення ламотриджину великий вплив мають спільно прийняті лікарські препарати. Середній період напіввиведення знижується приблизно до 14 годин при одночасному застосуванні з препаратами, що стимулюють глюкуронізацію, такими як карбамазепін та фенітоїн, і підвищується в середньому приблизно до 70 годин при сумісному застосуванні лише з вальпроатом. Лінійність Фармакокінетика ламотриджину є лінійною при застосуванні доз до 450 мг, найвищої дослідженої дози при одноразовому застосуванні. Особливі групи пацієнтів Діти У дітей кліренс ламотриджину при розрахунку на масу тіла вищий, ніж у дорослих; найвищі значення виявлено в дітей віком до 5 років. У дітей період напіввиведення ламотриджину зазвичай коротший, ніж у дорослих, середнє значення становить приблизно 7 годин при одночасному застосуванні з фермент-індукувальними препаратами, такими як карбамазепін і фенітоїн, і значення параметра збільшуються в середньому до 45-50 годин при сумісному застосуванні тільки з вальпроатом. . Грудні діти віком від 2 до 26 місяців У 143 дітей віком від 2 до 26 місяців з масою тіла від 3 до 16 кг кліренс зменшувався в порівнянні з дітьми старшого віку з тією ж масою тіла, які приймають внутрішньо такі ж дози в розрахунку на кг маси тіла, як і діти старше 2 років. . У грудних дітей віком до 26 місяців середній період напіввиведення становив 23 години при застосуванні в комбінації з лікарськими препаратами, що індукують ферменти, 136 годин при супутньому застосуванні з вальпроатом, та 38 годин у пацієнтів, які отримували лікування без індукторів/інгібіторів ферментів. У групі пацієнтів дитячого віку від 2 до 26 місяців кліренс прийому препарату внутрішньо характеризувався високою міжіндивідуальною варіабельністю (47%). Передбачені рівні у сироватці крові у дітей віком від 2 до 26 місяців загалом перебували в тому ж діапазоні, що й у старших дітей,хоча збільшення значення Сmах, ймовірно, може спостерігатися у деяких дітей з масою тіла менше 10 кг. Пацієнти похилого віку Результати популяційного фармакокінетичного аналізу у пацієнтів з епілепсією молодого та літнього віку, включених в одні й ті ж дослідження, не показали клінічно значущої різниці у кліренсі ламотриджину. Після прийому одноразових доз ламотриджину спостерігали зниження кліренсу, що здається, на 12% з 35 мл/хв у віці 20 років до 31 мл/хв у віці 70 років. Після 48 тижнів терапії зниження склало 10% з 41 до 37 мл/хв між групами молодих пацієнтів та пацієнтів похилого віку. Крім того, фармакокінетику ламотриджину вивчали у 12 здорових добровольців похилого віку після одноразового прийому ламотриджину у дозі 150 мг. Середній кліренс у осіб похилого віку (0,39 мл/хв/кг) знаходиться в діапазоні значень середнього рівня кліренсу (від 0,31 до 0,65 мл/хв/кг),отриманого в 9 дослідженнях за участю осіб молодого та середнього віку після одноразового прийому доз від 30 до 450 мг. Пацієнти з порушенням функції нирок Кожен із 12 добровольців із хронічною нирковою недостатністю та 6 інших пацієнтів, що перебувають на гемодіалізі, отримав одноразову дозу ламотриджину 100 мг. Середні значення кліренсу склали 0,42 мл/хв/кг (хронічна ниркова недостатність), 0,33 мл/хв/кг (між сеансами гемодіалізу) та 1,57 мл/хв/кг (під час гемодіалізу) порівняно з 0, 58 мл/хв/кг у здорових добровольців. Середній період напіввиведення з плазми крові становив 42,9 години (хронічна ниркова недостатність), 57,4 години (між сеансами гемодіалізу) та 13,0 години (під час гемодіалізу) порівняно з 26,2 годинами у здорових добровольців. У середньому близько 20% (діапазон становить від 5,6 до 35,1) кількості ламотриджину, що знаходиться в організмі, було виведено протягом 4-х годинного сеансу гемодіалізу.Для пацієнтів цієї популяції початкова доза ламотриджину повинна бути заснована на тому, які препарати застосовуються разом. Зниження підтримуючої дози може бути ефективним для пацієнтів із значним порушенням функції нирок. Пацієнти з порушенням функції печінки Проведено фармакокінетичне дослідження з оцінки одноразового застосування ламотриджину за участю 24 пацієнтів з різним ступенем порушення функції печінки та 12 здорових добровольців як контроль. Медіана кліренсу ламотриджину, що здається, становила 0,31, 0,24 або 0,10 мл/хв/кг у пацієнтів зі стадіями печінкової недостатності А, В або С (за шкалою Чайлд-П'ю) відповідно в порівнянні з 0,34 мл/хв/ кг у здорових осіб групи контролю. Як правило, початкова, зростаюча та підтримуюча дози повинні бути зменшені у пацієнтів з печінковою недостатністю помірного або тяжкого ступеня.ФармакодинамікаМеханізм дії Результати фармакологічних досліджень свідчать про те, що ламотриджин є блокатором потенціалзалежних натрієвих каналів, при цьому дія самого препарату залежить від величини електричного заряду та характеризується ефектом самопотенціювання. Він пригнічує імпульсацію нейронів, що безперервно повторюється, і інгібує вивільнення глутамату (нейромедіатор, що грає ключову роль у розвитку епілептичних нападів). Передбачається, що ці ефекти роблять внесок у протисудомні властивості ламотриджину. У той же час механізми, за допомогою яких ламотриджин має терапевтичну дію при біполярному афективному розладі, не встановлені, проте взаємодія з потенціалзалежними натрієвими каналами, ймовірно, є важливою. Фармакодинамічні ефекти У дослідженнях оцінки впливу препарату на центральну нервову систему результати, отримані у здорових добровольців, які приймали ламотриджин у дозі 240 мг, не відрізнялися від результатів групи плацебо. У той же час у ході роздільного прийому 1000 мг фенітоїну та 10 мг діазепаму спостерігалося значне погіршення точної зорово-моторної координації та руху очей, збільшення хитання тіла та прояв суб'єктивної седативної дії. В іншому дослідженні одноразовий прийом внутрішньо карбамазепіну в дозі 600 мг значно погіршував точну зорово-моторну координацію та рухи очей, водночас збільшував хитання тіла та частоту серцевих скорочень, тоді як після прийому 150 мг та 300 мг ламотриджину результати не відрізнялися від застосування. плацебо. Клінічна ефективність та безпека у дітей віком від 1 до 24 місяців Ефективність та безпека комбінованої терапії парціальних нападів у пацієнтів віком від 1 до 24 місяців оцінювали у невеликому подвійному сліпому плацебо-контрольованому дослідженні з припиненням застосування препарату, що вивчається. Лікування було розпочато у 177 пацієнтів із використанням режиму титрування дози аналогічного режиму для дітей віком від 2 до 12 років. Ламотриджин у формі таблеток 2 мг є мінімальним доступним дозуванням, тому стандартний режим дозування в деяких випадках був адаптований під час фази титрування (наприклад, шляхом застосування таблеток у дозі 2 мг через день, якщо розрахована доза становила менше 2 мг). Рівні ламотриджину в сироватці крові визначали наприкінці 2-го тижня титрування, надалі дозу або знижували, або не підвищували, якщо концентрація перевищувала значення 0,41 мкг/мл,що відповідало очікуваному рівню концентрації для дорослих у цій тимчасовій точці. Для деяких пацієнтів до кінця 2-го тижня знадобилося зниження дози до 90%. 38 пацієнтів, які відповіли на лікування (зменшення частоти нападів більш ніж на 40%), було рандомізовано до групи плацебо або продовження лікування ламотриджином. Частка осіб, у яких лікування виявилося неефективним, склала 84% (16 із 19 осіб) у групі плацебо та 58% (11 із 19 осіб) у групі ламотриджину. Відмінність було статистично значущим: 26,3%, довірчий інтервал (ДІ) 95% 2,6-50,2%, р = 0,07.були рандомізовані до групи плацебо або продовження лікування ламотриджином. Частка осіб, у яких лікування виявилося неефективним, склала 84% (16 із 19 осіб) у групі плацебо та 58% (11 із 19 осіб) у групі ламотриджину. Відмінність було статистично значущим: 26,3%, довірчий інтервал (ДІ) 95% 2,6-50,2%, р = 0,07.були рандомізовані до групи плацебо або продовження лікування ламотриджином. Частка осіб, у яких лікування виявилося неефективним, склала 84% (16 із 19 осіб) у групі плацебо та 58% (11 із 19 осіб) у групі ламотриджину. Відмінність було статистично значущим: 26,3%, довірчий інтервал (ДІ) 95% 2,6-50,2%, р = 0,07. Загалом 256 пацієнтів віком від 1 до 24 місяців отримували лікування ламотриджином у діапазоні доз від 1 до 15 мг/кг/добу протягом 72 тижнів. Профіль безпеки ламотриджину у дітей віком від 1 місяця до 2 років був таким самим, як і у дітей старшого віку, за винятком того, що клінічно значуще посилення нападів (≥50%) реєструвалося частіше у дітей віком до 2 років (26% ) Порівняно з дітьми старшого віку (14%). Клінічна ефективність та безпека при синдромі Леннокса-Гасто Відсутні дані про проведення монотерапії при нападах, пов'язаних із синдромом Леннокса-Гасто. Клінічна ефективність щодо попередження розладів настрою у пацієнтів з біполярним афективним розладом Ефективність ламотриджину у запобіганні розладам настрою у пацієнтів з біполярним афективним розладом І типу оцінювалася у двох дослідженнях. Дослідження SCAB2003 являло собою багатоцентрове подвійне сліпе рандомізоване подвійне масковане дослідження, контрольоване за допомогою плацебо та препарату літію, за оцінкою застосування фіксованих доз для довгострокового попередження рецидивів депресії та повторного розвитку симптомів депресивного епізоду та/або типу раніше або на момент дослідження відчували депресивний епізод. Після стабілізації за допомогою монотерапії або комбінованої терапії ламотриджином пацієнтів рандомізували в одну з п'яти груп лікування: ламотриджином (50, 200, 400 мг на добу), препаратом літію (рівень у сироватці крові від 0,8 до 1,1 ммоль/л або плацебо з максимальною тривалістю лікування 76 тижнів (18 місяців). Первинною кінцевою точкою було час до втручання з приводу розладу настрою (TIME), де під втручаннями мали на увазі застосування додаткової фармакотерапії або електросудомної терапії (ЕСТ). Дизайн дослідження SCAB2006 подібний до дизайну дослідження SCAB2003, але відрізнявся від дослідження SCAB2003 оцінкою змінної дози ламотриджину (від 100 до 400 мг на добу), а також включенням пацієнтів з біполярним афективним розладом I типу, у яких недавно або в момент дослідження спостерігався. Результати представлені у Таблиці 1.час до втручання з приводу розладу настрою (TIME)", де під втручаннями передбачали застосування додаткової фармакотерапії або електросудомної терапії (ЕСТ). Дизайн дослідження SCAB2006 подібний з дизайном дослідження SCAB2003, але відрізнявся від дослідження SCAB2003 /сут), а також включенням пацієнтів з біполярним афективним розладом І типу, у яких нещодавно або в момент дослідження спостерігався епізод манії.Результати представлені в Таблиці 1.час до втручання з приводу розладу настрою (TIME)", де під втручаннями передбачали застосування додаткової фармакотерапії або електросудомної терапії (ЕСТ). Дизайн дослідження SCAB2006 подібний з дизайном дослідження SCAB2003, але відрізнявся від дослідження SCAB2003 /сут), а також включенням пацієнтів з біполярним афективним розладом І типу, у яких нещодавно або в момент дослідження спостерігався епізод манії.Результати представлені в Таблиці 1.а також включенням пацієнтів з біполярним афективним розладом І типу, у яких нещодавно або на момент дослідження спостерігався епізод манії. Результати представлені у Таблиці 1.а також включенням пацієнтів з біполярним афективним розладом І типу, у яких нещодавно або на момент дослідження спостерігався епізод манії. Результати представлені у Таблиці 1. Таблиця 1. Узагальнені результати досліджень щодо вивчення ефективності ламотриджину щодо попередження розладів настрою у пацієнтів з біполярним афективним розладом І типу "Доля" пацієнтів без ознак захворювання до 76 тижня Дослідження SCAB2003 Біполярний афективний розлад I типу Дослідження SCAB2006 Біполярний афективний розлад I типу Критерій включення Депресивний епізод Маніакальний епізод Ламотріджін Препарат літію Плацебо Ламотріджін Препарат літію Плацебо Без втручання 0,22 0,21 0,12 0,17 0,24 0,04 Значення р, логарифмічний ранговий критерій 0,004 0,006 - 0,023 0,006 - Без ознак депресії 0,51 0,46 0,41 0,82 0,71 0,40 Значення р, логарифмічний ранговий критерій 0,047 0,209 - 0,015 0,167 - Без ознак манії 0,70 0,86 0,67 0,53 0,64 0,37 Значення р, логарифмічний ранговий критерій 0,339 0,026 - 0,280 0,006 - В результаті додаткового аналізу часу до виникнення першого епізоду депресії та до першого епізоду манії/гіпоманії або змішаного епізоду у групі пацієнтів, які приймають ламотриджин, час до виникнення епізоду депресії був значно більшим, ніж у групі пацієнтів, які приймають плацебо. Відмінності у групах лікування щодо часу виникнення епізоду манії/гіпоманії або змішаного епізоду були статистично незначущими. Ефективність ламотриджину в комбінації з препаратами, що стабілізують настрій, недостатньо вивчена. Застосування у дітей (у віці 10-12 років) та у підлітків (у віці 13-17 років) Проведено багатоцентрове, плацебо-контрольоване, подвійне сліпе, рандомізоване дослідження зі скасуванням препарату в паралельних групах, в якому оцінювали ефективність та безпеку лікарської форми ламотриджину з негайним вивільненням як допоміжну підтримуючу терапію для затримки настання епізодів розладів настрою -17 років) чоловічої та жіночої статі з діагнозом біполярного афективного розладу І типу, які досягли стадії ремісії або покращення стану після епізоду біполярного афективного розладу на фоні лікування ламотриджином у комбінації з нейролептиком або іншими препаратами, що стабілізують настрій.За результатами аналізу первинної ефективності (час до розвитку епізоду біполярного афективного розладу - ТОВЕ) статистична значимість була досягнута (р = 0,0717), в такий спосіб, ефективність була продемонстрована. Крім того, результати аналізу безпеки виявили збільшення кількості повідомлень про суїцидальну поведінку у пацієнтів, які отримували лікування ламотриджином: 5% (4 пацієнти) у групі ламотриджину порівняно з 0 у групі плацебо. Вивчення впливу ламотриджину на серцеву провідність У дослідженні за участю здорових дорослих добровольців оцінювали ефект багаторазового застосування ламотриджину (у дозах до 400 мг/добу) на серцеву провідність, що визначається за допомогою ЕКГ у 12 відведеннях. Відсутнє клінічно значуще вплив ламотриджину на інтервал QT порівняно з плацебо.Показання до застосуванняЕпілепсія Дорослі та підлітки (старші 12 років) Комбінована терапія або монотерапія парціальних та генералізованих нападів, включаючи тоніко-клонічні. Припадки при синдромі Леннокса-Гасто. Препарат Ламіктал® призначають як комбіновану терапію, однак можливе призначення як препарат першої лінії. Діти (від 2-х до 12 років включно) Комбінована терапія парціальних та генералізованих нападів, включаючи тоніко-клонічні та напади при синдромі Леннокса-Гасто. Монотерапія типових абсансів. Біполярний афективний розлад Дорослі віком від 18 років Профілактика депресивних епізодів у пацієнтів з біполярним афективним розладом, які мають переважно депресивні епізоди. Препарат Ламіктал не показаний для лікування гострих маніакальних або депресивних нападів.Протипоказання до застосуванняПідвищена чутливість до ламотриджину або до будь-якого іншого компонента препарату.Вагітність та лактаціяРизик, пов'язаний з ПЕП загалом Жінкам, здатним до народження дітей, необхідно проконсультуватися з фахівцями. Якщо жінка планує вагітність, протиепілептична терапія повинна бути переглянута. Жінкам, яким проводиться лікування епілепсії, слід уникати раптового припинення протиепілептичної терапії, оскільки це може призвести до відновлення нападів, що може мати серйозні наслідки для жінки та майбутньої дитини. Терапія декількома ПЕП може бути пов'язана з вищим ризиком виникнення вроджених вад розвитку, ніж монотерапія, залежно від застосовуваних ПЕП, тому наскільки можна слід застосовувати монотерапію. Ризик, пов'язаний із прийомом ламотриджину Вагітність Велика кількість даних щодо вагітних жінок (більше 8 700 жінок), які отримували монотерапію препаратом Ламіктал® у першому триместрі вагітності, не підтверджують загального збільшення ризику виникнення серйозних вроджених вад розвитку, включаючи ущелини верхньої губи та піднебіння. У дослідженнях на тваринах виявлено токсичний вплив на внутрішньоутробний розвиток. Якщо терапія препаратом Ламіктал вважається необхідною під час вагітності, рекомендується застосовувати мінімально можливу терапевтичну дозу. Ламотриджин має слабкий інгібуючий вплив на редуктазу дигідрофолієвої кислоти і тому теоретично може призвести до підвищеного ризику порушення розвитку ембріона та плода внаслідок зниження рівня фолієвої кислоти. Слід розглянути можливість прийому фолієвої кислоти під час планування вагітності та на ранніх стадіях вагітності. Фізіологічні зміни при вагітності можуть впливати на рівень ламотриджину та/або його терапевтичний ефект. Є повідомлення про зниження рівня ламотриджину у плазмі під час вагітності з можливим ризиком втрати контролю припадків. Після пологів рівень ламотриджину може швидко збільшуватись з ризиком розвитку небажаних реакцій, що залежать від дози. Тому рівень ламотриджину в сироватці крові слід контролювати перед, під час та після вагітності, а також відразу після пологів. При необхідності слід провести добір для підтримки рівня ламотриджину в сироватці крові на тому ж рівні, що й до вагітності, або підібрати дозу залежно від клінічної відповіді. Крім того, після пологів слід контролювати небажані реакції, пов'язані із дозою. Період грудного вигодовування Повідомлялося, що ламотриджин різною мірою проникає у грудне молоко, загальний рівень ламотриджину у дітей, які перебувають на грудному вигодовуванні, може досягати приблизно 50% від рівня ламотриджину, зареєстрованого у матері. Таким чином, у деяких дітей, які перебувають на грудному вигодовуванні, рівень ламотриджину в сироватці крові може досягати рівнів, за яких виявляються фармакологічні ефекти. В обмеженій групі дітей грудного віку, які піддавалися дії препарату, небажані реакції не зареєстровані. Необхідно співвідносити потенційну користь від годування грудним молоком та потенційний ризик розвитку небажаних реакцій у дитини. Якщо жінка, яка приймає препарат Ламіктал, вирішує годувати грудьми, то у дитини необхідно моніторувати появу будь-яких небажаних реакцій. Фертильність Дослідження на тваринах при застосуванні ламотриджину не виявили порушення фертильності.Побічна діяНебажані реакції, пов'язані із застосуванням препарату з приводу епілепсії та біполярного афективного розладу, засновані на доступних даних контрольованих клінічних досліджень та іншому клінічному досвіді. Категорії частоти сформовані на підставі результатів контрольованих клінічних досліджень (монотерапія епілепсії (відзначено †) та біполярний афективний розлад (відзначено §)). Якщо категорії частоти відрізняються в клінічних дослідженнях епілепсії та біполярного афективного розладу, вказаний рідкісний варіант частоти. Однак у разі відсутності даних контрольованих клінічних досліджень категорії частоти було сформовано на підставі іншого клінічного досвіду. Небажані реакції, представлені нижче, перераховані відповідно до ураження органів і систем органів і частотою народження. Частота народження визначається наступним чином: дуже часто (≥ 1/10), часто (≥1/100 і Частота народження небажаних реакцій Порушення з боку крові та лімфатичної системи - Дуже рідко: гематологічні порушення1, включаючи нейтропенію, лейкопенію, анемію, тромбоцитопенію, панцитопенію, апластичну анемію, агранулоцитоз; Невідомо: лімфаденопатія1. Порушення з боку імунної системи - Дуже рідко: синдром гіперчутливості2 (включаючи такі симптоми, як лихоманка, лімфаденопатія, набряк особи, гематологічні порушення, порушення з боку печінки, дисеміноване внутрішньосудинне згортання, поліорганна недостатність). Порушення психіки - Часто: агресія, дратівливість; Дуже рідко: сплутаність свідомості, галюцинації, тіки; Невідомо: нічні кошмари. Порушення з боку нервової системи - Дуже часто: головний біль §; Часто: сонливість, головокружіння, тремор, безсоння, ажитація; Нечасто: атаксія; Рідко: ністагм, асептичний менінгіт; Дуже рідко: порушення рівноваги, рухові розлади, погіршення перебігу хвороби Паркінсона3, екстрапірамідні розлади, хореоатетоз, підвищення частоти нападів. Порушення з боку органу зору - Нечасто: диплопія, нечіткий зір; Рідко: кон'юнктивіт. Порушення з боку шлунково-кишкового тракту - Часто: нудота, блювання, діарея, сухість у роті. Порушення з боку печінки та жовчовивідних шляхів – дуже рідко: печінкова недостатність, порушення функції печінки4, підвищення показників функціональних проб печінки. Порушення з боку шкіри та підшкірних тканин - Дуже часто: шкірні висипання5†§; Нечасто: алопеція; Рідко: синдром Стівенса-Джонсона; Дуже рідко: токсичний епідермальний некроліз, лікарська реакція з еозинофілією та системними симптомами. Порушення з боку скелетно-м'язової та сполучної тканини - Часто: артралгія§; Дуже рідко: вовчаково-подібні реакції. Загальні розлади та порушення в місці введення - Часто: стомлюваність, біль, біль у спині. Опис окремих небажаних реакцій 1 Гематологічні порушення та лімфаденопатія можуть бути пов'язаними та не пов'язаними з синдромом гіперчутливості (див. Порушення з боку імунної системи). 2 Також отримані повідомлення про випадки висипу, що розвиваються в рамках синдрому гіперчутливості, у поєднанні з різними системними симптомами, включаючи лихоманку, лімфаденопатію, набряк обличчя, гематологічні порушення та порушення печінки. Синдром характеризується широким спектром клінічної тяжкості і в окремих випадках може призвести до розвитку дисемінованого внутрішньосудинного згортання та поліорганної недостатності. Важливо відзначити, що ранні прояви гіперчутливості (наприклад, пропасниця, лімфаденопатія) можуть спостерігатися навіть за відсутності вираженого висипу. За наявності таких ознак та симптомів пацієнта слід негайно обстежити та припинити застосування препарату Ламіктал8, якщо неможливо встановити альтернативну етіологію. 3 Перелічені реакції становлять дані інших джерел клінічної практики. Отримано повідомлення про те, що ламотриджин може погіршувати симптоми паркінсонізму у пацієнтів із хворобою Паркінсона, а також зареєстровані окремі повідомлення про екстрапірамідні розлади та хореоатетоз у пацієнтів, які не мають цього фонового захворювання. 4 Порушення функції печінки зазвичай розвивається у зв'язку з реакціями гіперчутливості, але отримано окремі повідомлення про випадки без явних ознак гіперчутливості. 5 У клінічних дослідженнях за участю дорослих шкірні висипання зустрічалися у 8-12% пацієнтів, які отримували ламотриджин, і у 5-6% пацієнтів, які отримували плацебо. Шкірний висип призводив до скасування лікування ламотриджином у 2% пацієнтів. Висипання, зазвичай макулопапулезного характеру, зазвичай з'являється протягом восьми тижнів після початку лікування і дозволяється після припинення застосування препарату Ламіктал®. Зареєстровані серйозні випадки висипу, що потенційно становить загрозу для життя, включаючи синдром Стівенса-Джонсона, токсичний епідермальний некроліз (синдром Лайєлла) та лікарську реакцію з еозинофілією та системними симптомами (DRESS). Незважаючи на те, що в більшості випадків реакції дозволялися після відміни ламотриджину, у деяких пацієнтів залишилися незворотні шрами і в окремих випадках реакції призводили до летального результату. Загальний ризик появи висипу тісно пов'язаний із такими факторами: високі початкові дози ламотриджину та перевищення рекомендованої схеми підвищення дози при терапії ламотриджином; супутнє застосування вальпроату. Також отримані повідомлення про висип, що розвивається в рамках синдрому гіперчутливості, у поєднанні з різними системними симптомами. Отримано повідомлення про зниження мінеральної щільності кісткової тканини, остеопенію, остеопороз і переломи при тривалій терапії пацієнтів ламотриджином. Механізм, з якого ламотриджин впливає кістковий метаболізм, не визначено.Взаємодія з лікарськими засобамиУДФ-глюкуронілтрансфераза є ферментом, що метаболізує ламотриджин. Немає даних про здатність ламотриджину викликати клінічно значущу індукцію або інгібування окисних ферментів печінки. У зв'язку з цим взаємодії між ламотриджином і препаратами, що метаболізуються системою ферментів цитохрому Р450, малоймовірно. Ламотриджин може стимулювати свій метаболізм, але цей ефект виражений помірно і малоймовірно, що він має клінічно значущі наслідки. Таблиця 7. Вплив інших препаратів на глюкуронізацію ламотриджину. Препарати, що мають виражену інгібуючу дію на глюкуронізацію ламотриджину. Препарати, що мають виражену індукувальну дію на глюкуронізацію ламотриджину. Препарати, які не мають значної інгібуючої або індукуючої дії на глюкуронізацію ламотриджину. Вальпроат карбамазепін препарати літію фенітоїн бупропіон примідон оланзапін фенобарбітал окскарбазепін рифампіцин фелбамат лопінавір у комбінації з ритонавіром габапентін атазанавір у комбінації з ритонавіром * леветирацетам комбінація етинілоестрадіолу та левоноргестрелу** прегабалін топірамат зонізамід аріпіпразол * Вказівки щодо дозування препарату див. ** Вплив інших пероральних контрацептивів та гормональної замісної терапії не вивчався, хоча вони можуть чинити подібний вплив на фармакокінетичні показники ламотриджину. Взаємодія з ПЕП Вальпроат, який інгібує глюкуронізацію ламотриджину, знижує швидкість його метаболізму та подовжує його середній період напіввиведення майже вдвічі. Певні ПЕП (такі як фенітоїн, карбамазепін, фенабарбітал та примідон), що стимулюють систему метаболізуючих ферментів печінки, індукують глюкуронізацію ламотриджину та його метаболізм. Повідомлялося про розвиток небажаних реакцій з боку центральної нервової системи, що включали запаморочення, атаксію, диплопію, нечіткість зору та нудоту у пацієнтів, які почали приймати карбамазепін на фоні терапії ламотриджином. Ці симптоми зазвичай проходили після зниження дози карбамазепіну. Аналогічна реакція спостерігалася у клінічному дослідженні ламотриджину та окскарбазепіну у здорових дорослих добровольців, але результат зниження доз не вивчався. При одночасному застосуванні ламотриджину в дозі 200 мг та окскарбазепіну в дозі 1200 мг ні окскарбазепін ні ламотриджин не порушують метаболізм один одного. У дослідженні у здорових добровольців поєднане застосування фелбамату (у дозі 1200 мг 2 рази на добу) та ламотриджину (у дозі 100 мг 2 рази на добу протягом 10 днів) не призводило до клінічно значущих змін фармакокінетики ламотриджину. На підставі ретроспективного аналізу концентрації у плазмі крові у пацієнтів, які отримували ламотриджин, у комбінації з габапентином і без нього, габапентин не призводить до зміни кліренсу ламотриджину. Можливі лікарські взаємодії леветирацетаму та ламотриджину досліджувалися при оцінці сироваткових концентрацій обох препаратів у ході плацебо-контрольованих клінічних досліджень. Ці дані показують, що ламотриджин та леветирацетам не впливають на фармакокінетику один одного. Не спостерігалося впливу прегабаліну (у дозі 200 мг 3 рази на добу) на рівноважні концентрації ламотриджину, таким чином, прегабалін та ламотриджин не взаємодіють фармакокінетично один з одним. Застосування топірамату не призводило до зміни концентрації ламотриджину у плазмі. Однак прийом ламотриджину приводив до збільшення концентрації топірамату на 15%. Прийом зонізаміду у пацієнтів з епілепсією (у дозі 200-400 мг на добу) спільно з ламотриджином (у дозі 150-500 мг на добу) протягом 35 днів під час клінічної програми не призводив до зміни фармакокінетичних параметрів ламотриджину. Незважаючи на те, що раніше повідомлялося про зміну концентрації в плазмі інших ПЕП при спільному застосуванні з ламотриджином, контрольовані дослідження не показали, що ламотриджин впливає на концентрацію в плазмі крові супутніх ПЕП. Результати досліджень in vitro показали, що ламотриджин не витісняє інші ПЕП із місць зв'язування з білками плазми. Взаємодія при поєднаному застосуванні з іншими психотропними засобами У 20 здорових добровольців ламотриджин у дозі 100 мг на добу не викликав порушення фармакокінетики безводного глюконату літію (у дозі 2 г 2 рази на день протягом 6 днів) при їхньому спільному призначенні. Багаторазовий прийом бупропіону внутрішньо не надавав статистично значущого впливу на фармакокінетику одноразової дози ламотриджину у 12 добровольців і викликав незначне збільшення AUC (площі під кривою "концентрація-час") ламотриджину глюкуроніду. Оланзапін у дозі 15 мг знижував AUC та Сmах ламотриджину у здорових дорослих добровольців у середньому на 24% та 20% відповідно, що клінічно незначно. Ламотриджин у дозі 200 мг не впливав на фрамакокінетику оланзапіну. Багаторазовий прийом ламотриджину в дозі 400 мг на добу не мав клінічно значущого ефекту на фармакокінетику рисперидону після прийому разової дози 2 мг у 14 здорових дорослих добровольців. При цьому у 12 з 14 пацієнтів при поєднаному прийомі ламотриджину та рисперидону відзначалася сонливість; тоді як тільки у 1 з 20 пацієнтів сонливість спостерігалася при прийомі тільки рисперидону, і в жодного - при прийомі лише ламотриджину. У дослідженні у 18 дорослих пацієнтів з біполярним афективним розладом, які отримували за встановленою схемою ламотриджин (не менше 100 мг на добу), дози арипіпразолу збільшували з 10 мг на добу до кінцевого значення 30 мг на добу протягом 7-денного періоду і далі один раз. на добу ще протягом 7 днів. Спостерігалося середнє зниження Сmах та AUC ламотриджину приблизно на 10%. Не очікується, що вплив такої магнітуди матиме клінічний наслідок. В експериментах з інгібування in vitro було показано, що спільне інкубування з амітриптіліном, бупропіоном, клоназепамом, флуоксетином, галоперидолом або лоразепамом має мінімальний вплив на утворення первинного метаболіту ламотриджину 2-N-глюкуроніду. Дані щодо вивчення метаболізму буфуралолу мікросомальними ферментами печінки, виділеними у людини, дозволяють зробити висновок, що ламотриджин не знижує кліренс препаратів, що метаболізуються переважно ізоферментами CYP2D6. Результати досліджень in vitro також дозволяють припустити, що клозапін, фенелзин, рисперидон, сертралін або тразодон навряд чи можуть впливати на кліренс ламотриджину. Взаємодія з гормональними контрацептивами Вплив гормональних контрацептивів на фармакокінетику ламотриджину При дослідженні на 16 добровольцях-жінках зазначено, що прийом комбінованих оральних контрацептивів, що містять 30 мкг етинілестрадіолу і 150 мкг левоноргестрелу в одній таблетці для прийому всередину, викликає приблизно двократне підвищення кліренсу ламотриджину ламотриджину в середньому на 52% та 39% відповідно. Протягом тижня, вільної від прийому препарату (тобто при тижневій перерві у прийомі контрацептиву), спостерігається підвищення концентрації ламотриджину в плазмі крові, при цьому концентрація ламотриджину, виміряна наприкінці цього тижня перед введенням наступної дози, в середньому у 2 рази вища. , ніж у період одночасного прийому препаратів Вплив ламотриджину на фармакокінетику гормональних контрацептивів При дослідженні на 16 добровольцях-жінках показано, що в період рівноважних концентрацій ламотриджин у дозі 300 мг не впливає на фармакокінетику етинілестрадіолу – компонента комбінованого орального контрацептиву. Відзначається помірне підвищення кліренсу другого компонента орального контрацептиву - левоноргестрела (після його прийому внутрішньо), що призводило до зниження AUC і Сmах левоноргестрелу в середньому на 19% і 12% відповідно. Вимірювання сироваткових концентрацій фолікуло-стимулюючого гормону (ФСГ), лютеїнізуючого гормону (ЛГ) та естрадіолу під час цього дослідження виявило деяке зменшення придушення гормональної активності яєчників у деяких жінок, хоча вимір сироваткового прогестерону в жодній з 16 жінок не виявило гормонального підт.Вплив помірного підвищення кліренсу левоноргестрелу та зміни рівнів ФСГ та ЛГ у сироватці крові на овуляційну активність яєчників не встановлено. Вплив інших доз ламотриджину (крім 300 мг на добу) не вивчався і дослідження з включенням інших гормональних препаратів не проводилися. Взаємодія з іншими препаратами При дослідженні на 10 добровольцях-чоловіках виявлено, що рифампіцин підвищує кліренс ламотриджину та знижує його період напіввиведення завдяки індукції печінкових ферментів, відповідальних за глюкуронізацію. Пацієнтам, які отримують рифампіцин як супутню терапію, режим застосування ламотриджину повинен відповідати схемі, що рекомендується при сумісному застосуванні ламотриджину з супутніми індукторами глюкуронізації. При застосуванні лопінавіру в комбінації з ритонавіром у здорових добровольців спостерігалося зниження приблизно на половину концентрації ламотриджину в плазмі, можливо, внаслідок індукції глюкуронізації. У пацієнтів, які приймають супутнє лікування лопінавіром у комбінації з ритонавіром, слід рекомендувати схему дозування ламотриджину з супутніми індукторами глюкуронізації. У дослідженні у здорових добровольців прийом атазанавіру в комбінації з ритонавіром (300 мг і 100 мг) призводив до зниження значень AUC та Сmах ламотриджину (в разовій дозі 100 мг) у середньому на 32% та 6% відповідно. Результати досліджень in vitro показали, що саме ламотриджин, а не метаболіт 2-N-глюкуронід є інгібітором катіонних переносників органічних субстратів у потенційно клінічно значущих концентраціях. Ці дані показують, що ламотриджин є більш потужним інгібітором катіонного переносника (IC50 варіює від 53,8 до 186 мкМ відповідно), ніж циметидин. Взаємодія, включаючи лабораторні показники Ламотриджин, як повідомляється, впливає на проведення деяких експрес-методів аналізу сечі з метою виявлення препаратів, результати яких можуть бути неправдивими, особливо при виявленні фенциклідину (дисоціативний анестетик). Для підтвердження позитивного результату слід використовувати більш специфічний альтернативний хімічний метод.Спосіб застосування та дозиДля прийому всередину. Ламіктал®, жувальні/розчинні таблетки можна жувати, розчиняти в невеликому обсязі води (принаймні, в такому, щоб пігулка була покрита повністю) або проковтувати повністю з невеликою кількістю води. Якщо розрахована доза ламотриджину (наприклад, при застосуванні у дітей для лікування епілепсії або у пацієнтів з порушенням функції печінки) не дорівнює цілим таблеткам, то пацієнту має бути призначена така доза, яка відповідає меншій кількості цілих таблеток. Відновлення застосування препарату У разі відновлення застосування препарату Ламіктал® лікар повинен оцінити необхідність підвищення підтримуючої дози у пацієнтів, які припинили прийом ламотриджину з будь-якої причини, оскільки високі початкові дози та перевищення рекомендованої дози пов'язані з ризиком розвитку тяжкого висипу. Чим більше пройшло часу після останнього прийому препарату, тим більшою обережністю слід підвищувати дозу до підтримуючої. Якщо час після припинення прийому перевищує 5 періодів напіввиведення, то дозу ламотриджину слід підвищувати до підтримуючої відповідно до відповідної схеми. Терапію препаратом Ламіктал® рекомендується не відновлювати у пацієнтів, у яких припинення лікування ламотриджином було пов'язане з появою висипу, крім випадків, коли потенційна користь однозначно перевищує ризик. Епілепсія Режим підвищення дози та підтримуючі дози, рекомендовані для дорослих та підлітків віком від 12 років (Таблиця 2), а також для дітей та підлітків віком від 2 до 12 років (Таблиця 3), наведено нижче. Внаслідок ризику висипки не слід перевищувати початкову дозу препарату та наступний режим підвищення дози. При відміні супутніх ПЕП або додаванні ПЕП або інших препаратів на фоні прийому ламотриджину необхідно брати до уваги те, що це може вплинути на фармакокінетику ламотриджину. Таблиця 2. Рекомендований режим дозування при лікуванні епілепсії у дорослих та підлітків (старше 12 років) Режим дозування Тижня 1+2 Тижня 3+4 Звичайна підтримуюча доза Монотерапія: 25 мг на добу (в 1 прийом) 50 мг на добу (в 1 прийом) 100-200 мг на добу (в 1 або 2 прийоми). Для досягнення підтримуючої дози кількість препарату може бути збільшена на 50-100 мг кожні 1-2 тижні до досягнення оптимальної відповіді. Деяким пацієнтам для досягнення цільової терапевтичної відповіді може знадобитися доза 500 мг на добу. Комбінована терапія з вальпроатами (інгібітор глюкуронізації ламотриджину): Цей режим дозування слід використовувати з вальпроатами незалежно від іншої супутньої терапії. 12,5 мг на добу (призначається по 25 мг через день) 25 мг на добу (в 1 прийом) 100-200 мг на добу (в 1 або 2 прийоми). Для досягнення підтримуючої дози кількість препарату може бути збільшена максимально на 25-50 мг кожні 1-2 тижні до досягнення оптимальної відповіді. Комбінована терапія без вальпроатів та з інгібіторами глюкуронізації ламотриджину: Цей режим дозування слід використовувати без вальпроатів, але з фенітоїном, карбамазепіном, фенобарбіталом, примідоном, рифампіцином, лопінавіром/ритонавіром 50 мг на добу (в 1 прийом) 100 мг на добу (2 прийоми) 200-400 мг на добу (2 прийоми). Для досягнення підтримуючої дози кількість препарату може бути збільшена на 100 мг кожні 1-2 тижні до досягнення оптимальної відповіді. Деяким пацієнтам для досягнення цільової терапевтичної відповіді може знадобитися доза 700 мг на добу. Комбінована терапія без вальпроатів та без інгібіторів глюкуронізації ламотриджину: Цей режим дозування слід використовувати з іншими препаратами, які суттєво не інгібують та не індукують глюкуронізацію ламотриджину. 25 мг на добу (в 1 прийом) 50 мг на добу (1 прийом) 100-200 мг на добу (в 1 або 2 прийоми). Для досягнення підтримуючої дози кількість препарату може бути збільшена на 50-100 мг кожні 1-2 тижні до досягнення оптимальної відповіді. У пацієнтів, які приймають лікарські препарати, фармакокінетична взаємодія яких з ламотриджином нині невідома, слід використовувати режим дозування, рекомендований для застосування ламотриджину в комбінації з вальпроатами. Таблиця 3. Рекомендований режим дозування під час лікування епілепсії в дітей віком (від 2 до 12 років включно) Режим дозування Тижня 1+2 Тижня 3+4 Звичайна підтримуюча доза Монотерапія типових абсансів: 0,3 мг/кг/добу (в 1 або 2 прийоми) 0,6 мг/кг/добу (в 1 або 2 прийоми) 1-15 мг/кг/сут (в 1 або 2 прийоми). Для досягнення підтримуючої дози кількість препарату може бути збільшена максимально на 0,6 мг/кг/добу кожні 1-2 тижні до досягнення оптимальної відповіді з максимальною підтримуючою дозою 200 мг/добу. Комбінована терапія з вальпроатами (інгібітор глюкуронізації ламотриджину): Цей режим дозування слід використовувати з вальпроатами незалежно від іншої супутньої терапії. 0,15 мг/кг/добу* (в 1 прийом) 0,3 мг/кг/добу (в 1 прийом) 1-5 мг/кг/сут (в 1 або 2 прийоми). Для досягнення підтримуючої дози кількість препарату може бути збільшена максимально на 0,3 мг/кг/добу кожні 1-2 тижні до досягнення оптимальної відповіді з максимальною підтримуючою дозою 200 мг/добу. Комбінована терапія без вальпроатів та з індукторами глюкуронізації ламотриджину: Цей режим дозування слід використовувати без вальпроатів, але з фенітоїном, карбамазепіном, фенобарбіталом, примідоном, рифампіцином, лопінавіром/ритонавіром 0,6 мг/кг/добу (2 прийоми) 1,2 мг/кг/добу (2 прийоми) 5-15 мг/кг/сут (в 1 або 2 прийоми). Для досягнення підтримуючої дози кількість препарату може бути збільшена максимально на 1,2 мг/кг/добу кожні 1-2 тижні до досягнення оптимальної відповіді з максимальною підтримуючою дозою 400 мг/добу. Комбінована терапія без вальпроатів та без індукторів глюкуронізації ламотриджину: Цей режим дозування слід використовувати з іншими препаратами, які суттєво не інгібують та не індукують глюкуронізацію ламотриджину. 0,3 мг/кг/добу (в 1 або 2 прийоми) 0,6 мг/кг/добу (в 1 або 2 прийоми) 1-10 мг/кг/сут (в 1 або 2 прийоми). Для досягнення підтримуючої дози кількість препарату може бути збільшена максимально на 0,6 мг/кг/добу кожні 1-2 тижні до досягнення оптимальної відповіді з максимальною підтримуючою дозою 200 мг/добу. У пацієнтів, які приймають лікарські препарати, фармакокінетична взаємодія яких з ламотриджином нині невідома, слід використовувати режим дозування, рекомендований для застосування ламотриджину в комбінації з вальпроатами. *Якщо розрахована добова доза у пацієнтів, які приймають вальпроати, становить від 1 до 2 мг, то можна призначати препарат Ламіктал®, жувальні/розчинні таблетки, 2 мг через день протягом перших 2 тижнів. Якщо розрахована добова доза пацієнтів, які приймають вальпроати, становить менше 1 мг, ламотриджин не слід призначати. Для забезпечення підтримки терапевтичної дози необхідно контролювати масу тіла дитини та коригувати дозу препарату за її зміни. Ймовірно, що пацієнтам віком від 2 до 6 років потрібна підтримуюча доза, що знаходиться на верхній межі діапазону, що рекомендується. Після досягнення контролю епілепсії на тлі комбінованої терапії супутні протиепілептичні препарати (ПЕП) можуть бути відмінені, і прийом препарату Ламіктал продовжений у вигляді монотерапії. Діти молодші 2 років Дані щодо безпеки та ефективності ламотриджину як комбінованої терапії парціальних нападів у дітей віком від I місяця до 2 років обмежені. Дані про застосування у дітей віком до 1 місяця відсутні. Тому препарат Ламіктал® не рекомендується приймати дітям віком до 2 років. Тим не менш, у разі клінічної необхідності може бути ухвалено рішення про призначення препарату. Біполярний афективний розлад Режим підвищення дози та підтримуючі дози, рекомендовані для дорослих віком від 18 років, наведено в таблицях нижче. Перехідний режим дозування включає підвищення дози ламотриджину протягом 6 тижнів до підтримуючої стабілізуючої дози (Таблиця 4), після чого за наявності клінічних показань можна скасовувати інші психотропні препарати та/або ПЕП (Таблиця 5). Коригування доз після додавання інших психотропних препаратів та/або ПЕП також наведено нижче (Таблиця 6). Внаслідок ризику появи висипки не слід перевищувати початкову дозу препарату та наступний режим підвищення дози. Таблиця 4. Рекомендований режим підвищення дози для досягнення добової стабілізуючої дози під час лікування біполярного афективного розладу у дорослих віком від 18 років Режим дозування Тижня 1+2 Тижня 3+4 Тиждень 5 Цільова стабілізуюча доза (тиждень 6)* Монотерапія ламотриджином або комбінована терапія без вальпроатів та без індукторів глюкуронізації ламотриджину: Цей режим дозування слід використовувати з іншими препаратами, які суттєво не інгібують та не індукують глюкуронізацію ламотриджину. 25 мг на добу (в 1 прийом) 50 мг на добу (в 1 або 2 прийоми) 100 мг на добу (в 1 або 2 прийоми) 200 мг на добу - звичайна цільова доза для оптимальної відповіді (в 1 або 2 прийоми на добу). Дози в інтервалі від 100 мг на добу до 400 мг на добу застосовувалися у клінічних дослідженнях. Комбінована терапія з вальпроатами (інгібітор глюкуронізації ламотриджину): Цей режим дозування слід використовувати з вальпроатами незалежно від іншої супутньої терапії. 12,5 мг на добу (призначаються 25 мг на добу через день) 25 мг на добу (в 1 прийом) 50 мг на добу (в 1 або 2 прийоми) 100 мг на добу - звичайна цільова доза для оптимальної відповіді (в 1 або 2 прийоми на добу). Може застосовуватися максимальна добова доза 200 мг на добу залежно від клінічної відповіді. Комбінована терапія без вальпроатів та з індукторами глюкуронізації ламотриджину: Цей режим дозування слід використовувати без вальпроатів, але з фенітоїном, карбамазепіном, фенобарбіталом, примідоном, рифампіцином, лопінавіром/ритонавіром 50 мг на добу (в 1 прийом) 100 мг на добу (в 2 прийоми) 200 мг на добу (2 прийоми) 300 мг на добу на 6 тижні терапії, при необхідності збільшити дозу до 400 мг на добу на 7 тижні терапії для досягнення оптимальної відповіді (2 прийоми). У пацієнтів, які приймають лікарські препарати, фармакокінетична взаємодія яких з ламотриджином нині невідома, слід використовувати режим підвищення дози, рекомендований для застосування ламотриджину в комбінації з вальпроатами. * Цільова стабілізуюча доза змінюється залежно від клінічної відповіді. Після досягнення цільової добової стабілізуючої дози, що підтримує, інші психотропні препарати можуть бути скасовані, як зазначено в схемі дозування нижче. Таблиця 5. Підтримуюча загальна добова доза, що стабілізує, у дорослих віком від 18 років для лікування біполярного афективного розладу після відміни супутніх препаратів Режим дозування Поточна стабілізуюча доза ламотриджину (перед скасуванням) Тиждень 1 (початок відміни) Тиждень 2 Тиждень 3 і далі* Відміна вальпроату (інгібітор глюкуронізації ламотриджину) залежно від вихідної дози ламотриджину: Після відміни вальпроату слід подвоїти стабілізуючу дозу, не перевищуючи рівня збільшення на 100 мг на тиждень 100 мг/добу 200 мг/добу Зберегти дозу 200 мг на добу на 2 прийоми 200 мг/добу 300 мг/добу 400 мг/добу Зберегти дозу 400 мг на добу Відміна індукторів глюкуронізації ламотриджину в залежності від вихідної дози ламотриджину: Цей режим дозування слід використовувати після відміни фенітоїну, карбамазепіну, фенобарбіталу, примідону, рифампіцину, лопінавіру/ритонавіру 400 мг/добу 400 мг/добу 300 мг/добу 200 мг/добу 300 мг/добу 300 мг/добу 225 мг/добу 150 мг/добу 200 мг/добу 200 мг/добу 150 мг/добу 100 мг/добу Відміна препаратів, які значно не індукують або не інгібують глюкуронізацію ламотриджину: Цей режим дозування слід використовувати після відміни інших препаратів, які значно не індукують або не інгібують глюкуронізацію ламотриджину. Підтримувати цільову дозу, досягнуту в процесі режиму підвищення дози (200 мг на добу в 2 прийоми; діапазон доз від 100 до 400 мг на добу) У пацієнтів, які приймають лікарські препарати, фармакокінетична взаємодія яких з ламотриджином нині невідома, рекомендується підтримувати поточну дозу ламотриджину, і добір дози ламотриджину необхідно проводити на підставі клінічної відповіді. * За необхідності доза може бути збільшена до 400 мг на добу. Відсутній клінічний досвід корекції добових доз препарату Ламіктал після додавання інших препаратів. Однак на підставі досліджень щодо оцінки взаємодії препаратів можна сформулювати такі рекомендації (Таблиця 6). Таблиця 6. Корекція добових доз при лікуванні біполярного афективного розладу у дорослих віком від 18 років після додавання інших препаратів Режим дозування Поточна стабілізуюча доза ламотриджину (до додавання) Тиждень 1 (початок додавання) Тиждень 2 Тиждень 3 і далі Додавання вальпроату (інгібітор глюкуронізації ламотриджину) залежно від вихідної дози ламотриджину: Цей режим дозування слід використовувати при додаванні вальпроату незалежно від іншої супутньої терапії. 200 мг/добу 100 мг/добу Зберегти дозу 100 мг/добу 300 мг/добу 150 мг/добу Зберегти дозу 150 мг/добу 400 мг/добу 200 мг/добу Зберегти дозу 200 мг/добу Додавання індукторів глюкуронізації ламотриджину у пацієнтів, які не отримують вальпроат, залежно від вихідної дози ламотриджину: Цей режим дозування слід використовувати без застосування вальпроату при додаванні фенітоїну, карбамазепіну, фенобарбіталу, примідону, рифампіцину, лопінавіру/ритонавіру. 200 мг/добу 200 мг/добу 300 мг/добу 400 мг/добу 150 мг/добу 150 мг/добу 225 мг/добу 300 мг/добу 100 мг/добу 100 мг/добу 150 мг/добу 200 мг/добу Додавання інших препаратів, які не мають значної індукуючої або інгібуючої дії на глюкуронізацію ламотриджину: Цей режим дозування слід використовувати при додаванні інших препаратів, які не мають значної індукуючої або інгібуючої дії на глюкуронізацію ламотриджину. Зберегти цільову дозу, досягнуту в процесі режиму підвищення дози (200 мг на добу; діапазон доз від 100 до 400 мг на добу) У пацієнтів, які приймають лікарські препарати, фармакокінетична взаємодія яких з ламотриджином нині невідома, слід використовувати режим дозування, рекомендований для застосування ламотриджину в комбінації з вальпроатами. Відміна препарату Ламіктал у пацієнтів з біполярним афективним розладом Під час проведення клінічних досліджень різке скасування ламотриджину не викликало збільшення частоти, тяжкості або зміни характеру небажаних реакцій у порівнянні з плацебо. Таким чином, пацієнтам можна скасовувати препарат Ламіктал без поступового зниження його дози. Діти та підлітки молодші 18 років Препарат Ламіктал® не рекомендований для лікування біполярного афективного розладу у дітей та підлітків віком до 18 років, оскільки в рандомізованих дослідженнях зі скасуванням препарату не було продемонстровано значної ефективності та спостерігалося збільшення кількості повідомлень про суїцидальну поведінку. Загальні рекомендації щодо дозування препарату Ламіктал® у спеціальних груп пацієнтів Жінки, які приймають гормональні контрацептиви При застосуванні комбінації етинілестрадіол/левоноргестрел (30 мкг/150 мкг) кліренс ламотриджину підвищується приблизно вдвічі, що призводить до зниження рівня ламотриджину. Після титрації дози для досягнення максимальної терапевтичної відповіді можуть знадобитися вищі підтримуючі дози ламотриджину (до дворазового збільшення). Протягом тижня без застосування контрацептиву спостерігалось дворазове підвищення рівня ламотриджину. Не можна виключати виникнення небажаних реакцій, пов'язаних із дозою. Тому як терапія першої лінії слід розглянути можливість прийому протизаплідних засобів, які не включають тиждень без застосування контрацептиву (наприклад, постійні гормональні контрацептиви або негормональні методи). Початок застосування гормональних контрацептивів пацієнтками, які вже одержують підтримуючі дози ламотриджину та НЕ одержують індуктори глюкуронізації ламотриджину. У більшості випадків потрібне підвищення підтримуючої дози ламотриджину, але не більше ніж у 2 рази. З моменту початку застосування гормональних контрацептивів рекомендується підвищення дози ламотриджину на 50-100 мг щотижня залежно від індивідуальної клінічної відповіді. Не рекомендується перевищувати ці дози, якщо клінічний стан пацієнта не потребує подальшого підвищення дози препарату Ламіктал®. Для підтвердження збереження вихідного рівня ламотриджину слід розглянути можливість вимірювання рівня ламотриджину у сироватці крові до та після початку застосування гормональних контрацептивів. При необхідності слід здійснити корекцію дози. У жінок, які приймають гормональні контрацептиви, які включають один тиждень без застосування активного препарату ("тиждень без застосування контрацептиву"), слід проводити контроль рівня ламотриджину в сироватці крові під час тижня 3 прийоми активного препарату, тобто з 15 по 21 дні циклу прийому таблеток . Тому як терапія першої лінії слід розглянути можливість прийому протизаплідних засобів, які не включають тиждень без застосування контрацептиву (наприклад, постійні гормональні контрацептиви або негормональні методи). Припинення прийому гормональних контрацептивів пацієнтками, які вже одержують підтримуючі дози ламотриджину та не отримують індуктори глюкуронізації ламотриджину. У більшості випадків потрібне зниження підтримуючої дози ламотриджину, але не більше ніж на 50%. Рекомендується поступове зниження добової дози ламотриджину на 50-100 мг на добу щотижня (швидкість зниження не повинна перевищувати 25% від добової дози на тиждень) протягом 3 тижнів, якщо клінічний стан пацієнта не потребує іншого підходу. Для підтвердження підтримки вихідного рівня ламотриджину слід розглянути можливість вимірювання рівня ламотриджину у сироватці крові до та після припинення застосування гормональних контрацептивів. У жінок, які бажають припинити прийом гормональних контрацептивів, які включають один тиждень без застосування активного препарату ("тиждень без застосування контрацептиву"), слід проводити контроль рівня ламотриджину в сироватці крові під час тижня 3 прийоми активного препарату, тобто з 15 по 21 дні циклу прийому пігулок. Зразки крові для оцінки рівня ламотриджину після остаточного припинення прийому контрацептивного засобу не слід збирати протягом першого тижня після припинення прийому таблеток. Початок застосування ламотриджину у пацієнток, які вже застосовують гормональні контрацептиви. Підвищення дози слід проводити згідно з звичайними рекомендаціями щодо застосування, представленими в таблицях. Початок і припинення застосування гормональних контрацептивів у пацієнток, які вже приймають ламотриджин у підтримуючих дозах та приймають індуктори глюкуронування ламотриджину. Може не знадобитися корекція рекомендованої підтримуючої дози ламотриджину. Застосування з комбінацією атазанавір/ритонавір У разі додавання ламотриджину до вже проведеної терапії атазанавіром/ритонавіром відсутня необхідність корекції рекомендованої схеми підвищення дози ламотриджину. У пацієнтів, які вже приймають підтримуючі дози ламотриджину і не застосовують індуктори глюкуронізації, може виникнути необхідність підвищення дози ламотриджину при додаванні комбінації атазанавіру/ритонавіру або в зниженні дози ламотриджину у разі припинення застосування комбінації атазанавіру/ритонавіру. З метою з'ясування необхідності корекції дози ламотриджину слід провести контроль рівня ламотриджину в плазмі крові до та протягом 2 тижнів після початку або припинення застосування комбінації атазанавіру/ритонавіру. Застосування спільно з лопінавіром/ритонавіром У разі додавання ламотриджину до терапії лопінавіром/ритонавіром, що вже проводиться, відсутня необхідність корекції рекомендованої схеми підвищення дози ламотриджину. У пацієнтів, які вже приймають підтримуючі дози ламотриджину і не застосовують індуктори глюкуронізації, може виникнути необхідність підвищення дози ламотриджину при додаванні лопінавіру/ритонавіру або в зниженні дози ламотриджину у разі припинення застосування лопінавіру/ритонавіру. З метою з'ясування необхідності корекції дози ламотриджину слід провести контроль рівня ламотриджину в плазмі крові до та протягом 2 тижнів після початку або припинення застосування лопінавіру/ритонавіру. Пацієнти похилого віку (старше 65 років) Не потрібне проведення корекції режиму дозування порівняно з схемою, що рекомендується. Фармакокінетика ламотриджину у цій віковій групі значно не відрізняється від такої у дорослих нелітнього віку. Пацієнти з порушенням функції нирок Пацієнтам з нирковою недостатністю препарат Ламіктал слід призначати з обережністю. У пацієнтів з термінальною стадією ниркової недостатності початкові дози препарату Ламіктал слід розраховувати в залежності від супутніх лікарських препаратів, що приймаються пацієнтом. У пацієнтів із значним порушенням функції нирок може бути ефективним зниження підтримуючих доз. Пацієнти з порушенням функції печінки Початкову, зростаючу та підтримуючу дози зазвичай слід зменшити приблизно на 50% у пацієнтів з помірним (стадія В за шкалою Чайлд-Пью) та на 75% з тяжким (стадія С за шкалою Чайлд-Пью) ступенем порушення функції печінки. Зростаючу та підтримуючу дози слід коригувати залежно від клінічної відповіді.ПередозуванняСимптоми Повідомлялося про одноразове застосування доз ламотриджину, що перевищують максимальні терапевтичні в 10-20 разів, включаючи випадки летального результату. Передозування виявилося симптомами, що включали ністагм, атаксію, порушення свідомості, напади епілепсії та кому. При передозуванні у пацієнтів також спостерігалося розширення комплексу QRS (затримка внутрішньошлуночкової провідності). Розширення комплексу QRS тривалістю понад 100 мсек може бути пов'язане з більш вираженою токсичністю. Лікування У разі передозування пацієнта необхідно госпіталізувати та провести відповідну підтримуючу терапію. За показаннями слід провести лікування, спрямоване зменшення всмоктування (активоване вугілля). Подальше ведення пацієнта має здійснюватися згідно з клінічними показаннями. Досвід застосування гемодіалізу під час лікування передозування відсутній. У шести добровольців із нирковою недостатністю 20% ламотриджину було виведено з організму під час 4-годинного сеансу гемодіалізу.Запобіжні заходи та особливі вказівкиВисипання на шкірі Є повідомлення про небажані шкірні реакції, які виникали зазвичай протягом перших 8 тижнів після початку терапії ламотриджином. Більшість висипань носить легкий характер і проходить самостійно, проте є повідомлення про висипання, які вимагали госпіталізації пацієнта та припинення прийому ламотриджину. Дані реакції включали такі потенційно небезпечні для життя ураження шкіри, як синдром Стівенса-Джонсона (SJS) та токсичний епідермальний некроліз (TEN), а також лікарську реакцію з еозинофілією та системними симптомами (DRESS-синдром), відому як синдром гіперчутливості (HSS). Тяжкі шкірні висипання у дорослих пацієнтів, включених у дослідження та приймали ламотриджин відповідно до існуючих рекомендацій, розвивалися з частотою приблизно 1 на 500 пацієнтів з епілепсією. Приблизно у половині цих випадків зареєстровано синдром Стівенса-Джонсона (1 на 1000). За даними клінічних досліджень, у пацієнтів з біполярним афективним розладом частота важких шкірних висипань становить приблизно 1 на 1000 пацієнтів. Діти ризик розвитку важких шкірних висипань вище, ніж в дорослих. За наявними даними, отриманими з низки досліджень, частота шкірних висипань, які вимагали госпіталізації, у дітей з епілепсією становила від 1 на 300 до 1 на 100 дітей. У дітей початкові прояви висипки можуть бути помилково прийняті за інфекцію, тому лікарі повинні брати до уваги можливість реакції дітей на препарат, що виявляється розвитком висипки та гарячки протягом перших 8 тижнів терапії. Крім того, сумарний ризик розвитку висипу значною мірою пов'язаний з: високою початковою дозою ламотриджину та перевищенням рекомендованого режиму підвищення дози ламотриджину; супутнім застосуванням вальпроатів. Обережність також необхідна при лікуванні пацієнтів, які мають в анамнезі алергічні реакції або висип у відповідь на прийом інших ПЕП, оскільки частота розвитку незначного висипу у пацієнтів з таким анамнезом спостерігалася втричі частіше при застосуванні ламотриджину, ніж у пацієнтів, які не обтяжені таким анамнезом. Усі пацієнти (дорослі та діти), у яких розвинулася висипка, повинні бути одразу оглянуті, прийом препарату Ламіктал* повинен бути негайно припинено, за винятком тих випадків, коли очевидно, що розвиток висипу не пов'язаний з лікуванням ламотриджином. Не рекомендується відновлювати прийом препарату Ламіктал у випадках, коли його попереднє призначення було відмінено у зв'язку з розвитком висипу, якщо очікувана користь явно не перевищує ризик. У разі розвитку у пацієнта SJS, TEN або DRESS при застосуванні ламотриджину лікування ламотриджином ніколи не слід відновлювати. Повідомлялося, що висипка може бути частиною синдрому гіперчутливості, пов'язаного з проявом різних системних симптомів, включаючи лихоманку, лімфаденопатію, набряк обличчя, гематологічні порушення, порушення функції печінки та асептичний менінгіт. Тяжкість прояву синдрому варіює в широких межах і в окремих випадках може призводити до розвитку синдрому дисемінованого внутрішньосудинного згортання та поліорганної недостатності. Необхідно відзначити, що ранні прояви синдрому гіперчутливості (наприклад, лихоманка, лімфаденопатія) можуть спостерігатися навіть якщо відсутні явні прояви висипу. При розвитку подібних симптомів пацієнт повинен бути негайно оглянутий лікарем та,якщо не буде встановлена інша причина симптомів, препарат Ламіктал® має бути відмінено. Розвиток асептичного менінгіту був оборотним при відміні препарату в більшості випадків і відновлювався у ряді випадків при повторному його застосуванні. Повторне застосування призводило до швидкого повернення симптомів, які часто були важчими. Препарат Ламіктал® не призначають повторно пацієнтам, у яких припинення лікування було пов'язане з асептичним менінгітом, пов'язаним із попереднім лікуванням ламотриджином. Посилення клінічних проявів та суїцидальний ризик Суїцидальні думки та суїцидальна поведінка відзначалися у пацієнтів, які приймали ПЕП за декількома показаннями. Мета-аналіз рандомізованих плацебо-контрольованих досліджень ПЕП показав невелике збільшення ризику прояву суїцидальних думок та поведінки. Механізм цього ризику невідомий і доступні дані не виключають можливість підвищення ризику при застосуванні ламотриджину. Таким чином, пацієнти повинні перебувати під ретельним наглядом з метою виявлення ознак суїцидальних думок та поведінки, має бути передбачене відповідне лікування. Пацієнти (та особи, які здійснюють догляд за пацієнтами) повинні бути поінформовані про необхідність медичної консультації у разі виникнення суїцидальних думок та суїцидальної поведінки. У пацієнтів з біполярним афективним розладом можуть посилитися симптоми депресії та/або проявитися ознаки суїцидальних думок/поведінки незалежно від застосування лікарських засобів для лікування біполярного афективного розладу, включаючи Ламіктал®. Тому за пацієнтами, які приймають Ламіктал для лікування біполярного афективного розладу, слід ретельно спостерігати з метою виявлення посилення клінічних проявів (включаючи розвиток нових симптомів) та суїцидальних думок/поведінки, особливо на початку курсу лікування або під час зміни дози. У деяких пацієнтів, наприклад, які мають в анамнезі суїцидальну поведінку або думки, дорослих пацієнтів молодого віку та пацієнтів з вираженим суїцидальним мисленням до початку лікування, ризик появи суїцидальних думок або спроб суїциду може бути вищим,та за ними необхідно ретельно спостерігати під час лікування. Слід розглянути можливість зміни режиму терапії, включаючи можливість припинення застосування препарату, у пацієнтів з посиленням клінічних проявів (включаючи розвиток нових симптомів) та/або появою суїцидального мислення/поведінки, особливо якщо ці симптоми мають тяжкий характер, раптово з'явилися або не були частиною симптомів, присутніх у пацієнта раніше. Гормональні контрацептиви Вплив гормональних контрацептивів на ефективність ламотриджину Застосування комбінованого препарату етинілестрадіол/левоноргестрел (30 мкг/150 мкг) приблизно вдвічі підвищує кліренс ламотриджину, що призводить до зниження рівня ламотриджину. Зниження рівня ламотриджину пов'язане зі втратою контролю за нападами. Після титрації дози для досягнення максимального терапевтичного ефекту в більшості випадків необхідне підвищення підтримуючих доз ламотриджину, але не більше ніж у 2 рази. При припиненні прийому гормональних контрацептивів кліренс ламотриджину може зменшитися вдвічі. Збільшення рівня ламотриджину може супроводжуватися розвитком небажаних реакцій, які залежать від дози. Слід спостерігати за пацієнтами з метою виявлення таких реакцій. У жінок, які вже не приймають індуктори глюкуронізації ламотриджину та приймають гормональні контрацептиви, схема лікування яких включає тиждень, вільний від прийому препарату (тобто тижнева перерва у прийомі контрацептиву), у цей період часу спостерігатиметься поступове транзиторне підвищення рівня ламотриджину. Зміни рівня ламотриджину такого порядку можуть бути пов'язані із виникненням небажаних реакцій. Тому як препарати першого вибору слід розглянути можливість прийому протизаплідних засобів, які не включають тиждень без застосування контрацептиву (наприклад, безперервні гормональні контрацептиви або негормональні методи). Взаємодія між іншими пероральними контрацептивами або гормональною замісною терапією та ламотриджином не вивчалася, однак ці препарати можуть подібним чином впливати на фармакокінетичні параметри ламотриджину. Вплив ламотриджину на ефективність гормональних контрацептивів У дослідженні взаємодії за участю 16 здорових добровольців показано, що спільне застосування ламотриджину та гормонального контрацептиву (комбінація етинілестрадіол/левоноргестрел) призводить до помірного підвищення кліренсу левоноргестрелу та змін рівня ФСГ та ЛГ у сироватці крові. Вплив цих змін на овуляторну активність яєчників невідомий. Однак не можна виключити можливість, що у деяких пацієнтів, які приймають ламотриджин та гормональні контрацептиви, ці зміни можуть спричинити зниження ефективності контрацептивів. Тому такі пацієнти повинні бути проінструктовані про необхідність негайно повідомляти лікаря про зміни менструального циклу, наприклад, про міжменструальні кровотечі. Дигідрофолатредуктаза Ламотриджин характеризується незначним інгібуючим впливом на редуктазу дигідрофолієвої кислоти, тому існує ймовірність впливу на метаболізм фолатів при тривалій терапії. Однак ламотриджин не викликав істотних змін рівня гемоглобіну, середнього обсягу еритроцитів, рівня фолатів в еритроцитах або сироватці крові при тривалості застосування до 1 року і не знижував рівень фолатів в еритроцитах при тривалості застосування до 5 років. Ниркова недостатність У дослідженнях з одноразовим застосуванням ламотриджину у пацієнтів із термінальною стадією ниркової недостатності не виявлено значної зміни рівня ламотриджину у плазмі крові. Однак накопичення глюкуронідного метаболіту є можливим, тому необхідно виявляти обережність при лікуванні пацієнтів з нирковою недостатністю. Пацієнти, які приймають інші препарати, що містять ламотриджин Не можна призначати препарат Ламіктал® пацієнтам, які вже отримують інші препарати, що містять ламотриджин, без консультації лікаря. Розвиток дітей Дані про вплив ламотриджину на ріст, статеве та когнітивне дозрівання, емоційний та поведінковий розвиток дітей відсутні. Запобіжні заходи при епілепсії Різка відміна препарату Ламіктал, як і інших ПЕП, може спровокувати розвиток судом. Якщо різке припинення терапії не є вимогою безпеки (наприклад, при появі висипу), дозу препарату Ламіктал слід поступово знижувати протягом 2 тижнів. У літературі є повідомлення про те, що важкі судомні напади, включаючи епілептичний статус, можуть призвести до розвитку рабдоміолізу, мультиорганних порушень та дисемінованого внутрішньосудинного згортання іноді з летальним кінцем. Подібні випадки спостерігалися при лікуванні пацієнтів ламотриджином. Замість зменшення може спостерігатись клінічно значуще збільшення частоти розвитку нападів. У пацієнтів, які страждають на більш ніж один тип нападів, спостерігається користь у вигляді контролю одного типу нападів слід співвідносити з будь-яким зазначеним погіршенням нападів іншого типу. При застосуванні ламотриджину можуть посилюватися міоклонічні напади. Існуючі дані дозволяють припустити, що відповідь на лікування ламотриджином у комбінації з індукторами ферментів менш виражена, ніж при комбінації з ПЕП, що не індукують ферменти печінки. Причина цього явища залишається незрозумілою. У дітей, які приймають ламотриджин для лікування типових абсансів, ефективність препарату може зберігатись не у всіх пацієнтів. Запобіжні заходи при біполярному афективному розладі Діти та підлітки молодші 18 років Лікування антидепресантами супроводжується збільшенням ризику суїцидальних думок та поведінки у дітей та підлітків з депресивним розладом тяжкого ступеня та іншими психічними порушеннями. Вплив на здатність до керування автотранспортом та управління механізмами Оскільки ефект усіх протиепілептичних засобів характеризується індивідуальною варіабельністю, то пацієнти, які приймають препарат Ламіктал для лікування епілепсії, повинні проконсультуватися зі своїм лікарем про специфічні складнощі при керуванні автомобілем. Дослідження щодо оцінки впливу препарату на здатність до керування транспортними засобами та роботи з механізмами не проводилися. У двох дослідженнях за участю здорових добровольців показано, що вплив ламотриджину на точну зорово-моторну координацію, рухи очей, хитання тіла, а також суб'єктивну седативну дію препарату не відрізнявся від плацебо. У клінічних дослідженнях ламотриджину зареєстровані повідомлення про небажані реакції неврологічного характеру, такі як запаморочення та диплопія. Тому, перш ніж приступити до керування автомобілем або механізмами, пацієнти повинні оцінити вплив препарату Ламіктал на свій стан.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковка1 г крему містить: Активної речовини: тербінафіну гідрохлорид 10 мг Допоміжні речовини: бензиловий спирт, натрію гідроксид, сорбітан стеарат, цетилу пальмітат, стеариловий спирт, цетиловий спирт, полісорбат 60, ізопропіл миристат, вода очищена.Опис лікарської формиКрем для зовнішнього застосування білий, однорідний або майже однорідний, гладкий, зі слабким характерним запахом.ХарактеристикаПротигрибковий засібФармакотерапевтична групаПротигрибковий препарат для зовнішнього застосування, що має широкий спектр протигрибкової активності. У невеликих концентраціях тербінафін має фунгіцидну дію щодо дерматофітів (Trychophyton rubrum, Trychophyton mentagrophytes, Trychophyton verrucosum, Trychophyton violaceum, Trychophyton tonsurans, Microsporum canis, Epidermophyton floccosum) Активність щодо дріжджових грибів, залежно від їхнього виду, може бути фунгіцидною або фунгістатичною. Тербінафін специфічним чином змінює ранній етап біосинтезу стеролів, що у грибах. Це веде до дефіциту ергостеролу і внутрішньоклітинного накопичення сквалена, що викликає загибель клітини гриба. Дія тербінафіну здійснюється шляхом інгібування ферменту скваленепоксидази, розташованого на клітинній мембрані гриба. Тербінафін не впливає на систему цитохрому Р450 у людини та, відповідно, на метаболізм гормонів або інших лікарських препаратів.ФармакокінетикаПри місцевому застосуванні абсорбція менше 5%, має незначну системну дію.ІнструкціяУ дорослих та дітей старше 12 років крем Ламізил® можна застосовувати 1 або 2 рази на добу, залежно від показань. Перед застосуванням препарату необхідно ретельно очистити та підсушити уражені ділянки. Крем наносять тонким шаром на уражену шкіру та прилеглі ділянки та злегка втирають. При інфекціях, що супроводжуються попрілістю (під молочними залозами, у міжпальцевих проміжках, між сідницями, у пахвинній ділянці) місця нанесення крему можна прикривати марлею, особливо на ніч. При великих грибкових ураженнях тіла рекомендується застосовувати крем у тубах по 30 г. Середня тривалість лікування та кратність застосування препарату при дерматомікозі тулуба, гомілок становить 1 тиждень 1 раз на добу; при дерматомікозі стоп – 1 тиждень 1 раз на добу; при ороговелості, тріщинах, свербежі та лущенні шкіри, викликаних грибком стопи - 2 тижні 1-2 рази на добу; при кандидозі шкіри - 1-2 тижні 1-2 рази на добу; при різнобарвному лишаї – 2 тижні 1-2 рази на добу. Зменшення вираженості клінічних проявів зазвичай спостерігається у перші дні лікування. При нерегулярному застосуванні або передчасному припиненні лікування існує ризик відновлення інфекції. За відсутності ознак поліпшення через 1-2 тижні терапії слід верифікувати діагноз. Корекція режиму дозування крему Ламізил у пацієнтів похилого віку не потрібна.Показання до застосуванняПрофілактика та лікування грибкових інфекцій шкіри: мікози стоп (tinea pedis); ороговелості, тріщини, свербіж та лущення шкіри, викликані грибком стопи; пахова епідермофітія (tinea craris), грибкові ураження гладкої шкіри тіла (tinea corporis), спричинені такими дерматофітами, як Trichophyton (в т.ч. Т. rubrum, T. mentagrophytes, Т. verrucosum, Т. violaceum), Microsporum canis та Epidermoph floccosum; дріжджові інфекції шкіри, переважно ті, що викликаються грибами роду Candida (наприклад, Candida albicans), зокрема попрілість; різнобарвний лишай (Pityriasis versicolor), що викликається Pityrosporum orbiculare (Malassezia furfur).Протипоказання до застосуванняПідвищена чутливість до тербінафіну або будь-якого з неактивних інгредієнтів, що входять до складу препарату; період грудного вигодовування; дитячий вік до 12 роківВагітність та лактаціяОскільки клінічний досвід застосування крему Ламізил у вагітних жінок дуже обмежений, його не слід застосовувати, крім випадків нагальної потреби. При вагітності препарат застосовують лише у випадку, якщо ймовірна користь для матері перевищує потенційний ризик для плода. Потрібно проконсультуватися з лікарем. В експериментальних дослідженнях тератогенних властивостей тербінафін виявлено не було. До цього часу не повідомлялося про якісь вади розвитку при застосуванні препарату Ламізил. Тербінафін виділяється з грудним молоком, тому препарат не слід призначати матерям, що годують. Не слід допускати контакту немовляти з будь-якою поверхнею шкіри, обробленої препаратом Ламізил®.Побічна діяВизначення частоти побічних ефектів (ВООЗ): дуже часто (≥1/10), часто (≥1/100 та З боку імунної системи: окремі повідомлення – реакції гіперчутливості (висип). З боку органу зору: рідко – подразнення очей. З боку шкірних покривів: часто - лущення шкіри, свербіж; нечасто – ушкодження шкіри, утворення кірки, ураження шкіри, порушення пігментації, еритема, відчуття печіння шкіри; рідко – відчуття сухості шкіри, контактний дерматит, екзема; окремі повідомлення – висип. Місцеві реакції: нечасто – біль, біль у місці нанесення, роздратування у місці нанесення; рідко – загострення симптомів захворювання. У місцях нанесення препарату можливі свербіння, лущення шкіри, больові відчуття, подразнення, зміна пігментації шкіри, печіння, еритема, кірки. Ці незначні симптоми слід відрізняти від реакцій гіперчутливості, таких як висипи, що виникають у поодиноких випадках і потребують відміни терапії. У поодиноких випадках перебіг грибкової інфекції може загострюватися. Якщо будь-які побічні ефекти посилюються, або пацієнт помітив будь-які інші побічні ефекти, слід повідомити про це лікаря.Взаємодія з лікарськими засобамиВ даний час лікарська взаємодія препарату Ламізил невідома.ПередозуванняПро випадки передозування препарату Ламізил не повідомлялося. Симптоми: випадковий прийом внутрішньо 30 мл спрею Ламізил з вмістом 300 мг тербінафіну гідрохлориду порівняний з прийомом 1 таблетки препарату Ламізил з дозуванням 250 мг (разова доза для дорослої людини). При випадковому прийомі більшої кількості спрею Ламізил® всередину можна очікувати на розвиток таких самих побічних явищ, як і при передозуванні таблеток Ламізил® (головний біль, нудота, біль в епігастрії та запаморочення). Слід також враховувати, що спрей містить спирт етиловий (28.87% (об./об.). Лікування: активоване вугілля, за необхідності проводять симптоматичну терапію.Запобіжні заходи та особливі вказівкиЗ обережністю призначають препарат пацієнтам з печінковою та/або нирковою недостатністю, хворим на хронічний алкоголізм, при пригніченні кістковомозкового кровотворення, пухлинах, хворобах обміну речовин, оклюзійних захворюваннях судин кінцівок.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковка1 г крему містить: Активної речовини: тербінафіну гідрохлорид 10 мг Допоміжні речовини: бензиловий спирт, натрію гідроксид, сорбітан стеарат, цетилу пальмітат, стеариловий спирт, цетиловий спирт, полісорбат 60, ізопропіл миристат, вода очищена.Опис лікарської формиКрем для зовнішнього застосування білий, однорідний або майже однорідний, гладкий, зі слабким характерним запахом.ХарактеристикаПротигрибковий засібФармакотерапевтична групаПротигрибковий препарат для зовнішнього застосування, що має широкий спектр протигрибкової активності. У невеликих концентраціях тербінафін має фунгіцидну дію щодо дерматофітів (Trychophyton rubrum, Trychophyton mentagrophytes, Trychophyton verrucosum, Trychophyton violaceum, Trychophyton tonsurans, Microsporum canis, Epidermophyton floccosum) Активність щодо дріжджових грибів, залежно від їхнього виду, може бути фунгіцидною або фунгістатичною. Тербінафін специфічним чином змінює ранній етап біосинтезу стеролів, що відбувається у грибах. Це веде до дефіциту ергостеролу і внутрішньоклітинного накопичення сквалена, що викликає загибель клітини гриба. Дія тербінафіну здійснюється шляхом інгібування ферменту скваленепоксидази, розташованого на клітинній мембрані гриба. Тербінафін не впливає на систему цитохрому Р450 у людини та, відповідно, на метаболізм гормонів або інших лікарських препаратів.ФармакокінетикаПри місцевому застосуванні абсорбція менше 5%, має незначну системну дію.ІнструкціяУ дорослих та дітей старше 12 років крем Ламізил® можна застосовувати 1 або 2 рази на добу, залежно від показань. Перед застосуванням препарату необхідно ретельно очистити та підсушити уражені ділянки. Крем наносять тонким шаром на уражену шкіру та прилеглі ділянки та злегка втирають. При інфекціях, що супроводжуються попрілістю (під молочними залозами, у міжпальцевих проміжках, між сідницями, у пахвинній ділянці) місця нанесення крему можна прикривати марлею, особливо на ніч. При великих грибкових ураженнях тіла рекомендується застосовувати крем у тубах по 30 г. Середня тривалість лікування та кратність застосування препарату при дерматомікозі тулуба, гомілок становить 1 тиждень 1 раз на добу; при дерматомікозі стоп – 1 тиждень 1 раз на добу; при ороговелості, тріщинах, свербежі та лущенні шкіри, викликаних грибком стопи - 2 тижні 1-2 рази на добу; при кандидозі шкіри - 1-2 тижні 1-2 рази на добу; при різнобарвному лишаї – 2 тижні 1-2 рази на добу. Зменшення вираженості клінічних проявів зазвичай спостерігається у перші дні лікування. При нерегулярному застосуванні або передчасному припиненні лікування існує ризик відновлення інфекції. За відсутності ознак поліпшення через 1-2 тижні терапії слід верифікувати діагноз. Корекція режиму дозування крему Ламізил у пацієнтів похилого віку не потрібна.Показання до застосуванняПрофілактика та лікування грибкових інфекцій шкіри: мікози стоп (tinea pedis); ороговелості, тріщини, свербіж та лущення шкіри, викликані грибком стопи; пахова епідермофітія (tinea craris), грибкові ураження гладкої шкіри тіла (tinea corporis), спричинені такими дерматофітами, як Trichophyton (в т.ч. Т. rubrum, T. mentagrophytes, Т. verrucosum, Т. violaceum), Microsporum canis та Epidermoph floccosum; дріжджові інфекції шкіри, переважно ті, що викликаються грибами роду Candida (наприклад, Candida albicans), зокрема попрілість; різнобарвний лишай (Pityriasis versicolor), що викликається Pityrosporum orbiculare (Malassezia furfur).Протипоказання до застосуванняПідвищена чутливість до тербінафіну або будь-якого з неактивних інгредієнтів, що входять до складу препарату; період грудного вигодовування; дитячий вік до 12 роківВагітність та лактаціяОскільки клінічний досвід застосування крему Ламізил у вагітних жінок дуже обмежений, його не слід застосовувати, крім випадків нагальної потреби. При вагітності препарат застосовують лише у випадку, якщо ймовірна користь для матері перевищує потенційний ризик для плода. Потрібно проконсультуватися з лікарем. В експериментальних дослідженнях тератогенних властивостей тербінафін виявлено не було. До цього часу не повідомлялося про якісь вади розвитку при застосуванні препарату Ламізил. Тербінафін виділяється з грудним молоком, тому препарат не слід призначати матерям, що годують. Не слід допускати контакту немовляти з будь-якою поверхнею шкіри, обробленої препаратом Ламізил®.Побічна діяВизначення частоти побічних ефектів (ВООЗ): дуже часто (≥1/10), часто (≥1/100 та З боку імунної системи: окремі повідомлення – реакції гіперчутливості (висип). З боку органу зору: рідко – подразнення очей. З боку шкірних покривів: часто - лущення шкіри, свербіж; нечасто – ушкодження шкіри, утворення кірки, ураження шкіри, порушення пігментації, еритема, відчуття печіння шкіри; рідко – відчуття сухості шкіри, контактний дерматит, екзема; окремі повідомлення – висип. Місцеві реакції: нечасто – біль, біль у місці нанесення, роздратування у місці нанесення; рідко – загострення симптомів захворювання. У місцях нанесення препарату можливі свербіння, лущення шкіри, больові відчуття, подразнення, зміна пігментації шкіри, печіння, еритема, кірки. Ці незначні симптоми слід відрізняти від реакцій гіперчутливості, таких як висипи, що виникають у поодиноких випадках і потребують відміни терапії. У поодиноких випадках перебіг грибкової інфекції може загострюватися. Якщо будь-які побічні ефекти посилюються, або пацієнт помітив будь-які інші побічні ефекти, слід повідомити про це лікаря.Взаємодія з лікарськими засобамиВ даний час лікарська взаємодія препарату Ламізил невідома.ПередозуванняПро випадки передозування препарату Ламізил не повідомлялося. Симптоми: випадковий прийом внутрішньо 30 мл спрею Ламізил з вмістом 300 мг тербінафіну гідрохлориду порівняний з прийомом 1 таблетки препарату Ламізил з дозуванням 250 мг (разова доза для дорослої людини). При випадковому прийомі більшої кількості спрею Ламізил® всередину можна очікувати на розвиток таких самих побічних явищ, як і при передозуванні таблеток Ламізил® (головний біль, нудота, біль в епігастрії та запаморочення). Слід також враховувати, що спрей містить спирт етиловий (28.87% (об./об.). Лікування: активоване вугілля, за необхідності проводять симптоматичну терапію.Запобіжні заходи та особливі вказівкиЗ обережністю призначають препарат пацієнтам з печінковою та/або нирковою недостатністю, хворим на хронічний алкоголізм, при пригніченні кістковомозкового кровотворення, пухлинах, хворобах обміну речовин, оклюзійних захворюваннях судин кінцівок.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковка1 мл спрею містить: Активної речовини: тербінафіну гідрохлорид 10 мг Допоміжні речовини: вода – 670 мг, етанол 96% – 250 мг, пропіленгліколь – 50 мг, макрогола цетостеарат – 20 мг.Опис лікарської формиСпрей для зовнішнього застосування у вигляді прозорої, безбарвної або світло-жовтої рідини з характерним запахом.ХарактеристикаПротигрибковий засібФармакотерапевтична групаПротигрибковий препарат для зовнішнього застосування, що має широкий спектр протигрибкової активності. У невеликих концентраціях тербінафін має фунгіцидну дію щодо дерматофітів (Trychophyton rubrum, Trychophyton mentagrophytes, Trychophyton verrucosum, Trychophyton violaceum, Trychophyton tonsurans, Microsporum canis, Epidermophyton floccosum) Активність щодо дріжджових грибів, залежно від їхнього виду, може бути фунгіцидною або фунгістатичною. Тербінафін специфічним чином змінює ранній етап біосинтезу стеролів, що у грибах. Це веде до дефіциту ергостеролу і внутрішньоклітинного накопичення сквалена, що викликає загибель клітини гриба. Дія тербінафіну здійснюється шляхом інгібування ферменту скваленепоксидази, розташованого на клітинній мембрані гриба. Тербінафін не впливає на систему цитохрому Р450 у людини та, відповідно, на метаболізм гормонів або інших лікарських препаратів.ФармакокінетикаПри місцевому застосуванні абсорбція менше 5%, має незначну системну дію.ІнструкціяУ дорослих спрей Ламізил можна застосовувати 1 або 2 рази на добу, в залежності від показань. Перед застосуванням препарату необхідно ретельно очистити та підсушити уражені ділянки. Препарат розпорошують на уражені ділянки у кількості, достатньому для їх ретельного зволоження, і, крім того, наносять на прилеглі ділянки, як ураженої, так і інтактної шкіри. При великих грибкових поразках тіла рекомендується застосовувати спрей у флаконах по 30 мл. Кратність застосування препарату та тривалість лікування: дерматомікоз тулуба, гомілок – 1 раз на добу протягом 1 тижня; дерматомікоз стоп - 1 раз на добу протягом 1 тижня; різнобарвний лишай - 2 рази на добу протягом 1 тижня; пахова епідермофітія, попрілість - 1 раз на добу протягом 1 тижня.Показання до застосуванняПрофілактика та лікування грибкових інфекцій шкіри: мікози стоп (tinea pedis); ороговелості, тріщини, свербіж та лущення шкіри, викликані грибком стопи; пахова епідермофітія (tinea craris), грибкові ураження гладкої шкіри тіла (tinea corporis), спричинені такими дерматофітами, як Trichophyton (в т.ч. Т. rubrum, T. mentagrophytes, Т. verrucosum, Т. violaceum), Microsporum canis та Epidermoph floccosum; дріжджові інфекції шкіри, переважно ті, що викликаються грибами роду Candida (наприклад, Candida albicans), зокрема попрілість; різнобарвний лишай (Pityriasis versicolor), що викликається Pityrosporum orbiculare (Malassezia furfur).Протипоказання до застосуванняПідвищена чутливість до тербінафіну або будь-якого з неактивних інгредієнтів, що входять до складу препарату; період грудного вигодовування; дитячий вік до 18 роківВагітність та лактаціяОскільки клінічний досвід застосування крему Ламізил у вагітних жінок дуже обмежений, його не слід застосовувати, крім випадків нагальної потреби. При вагітності препарат застосовують лише у випадку, якщо ймовірна користь для матері перевищує потенційний ризик для плода. Потрібно проконсультуватися з лікарем. В експериментальних дослідженнях тератогенних властивостей тербінафін виявлено не було. До цього часу не повідомлялося про якісь вади розвитку при застосуванні препарату Ламізил. Тербінафін виділяється з грудним молоком, тому препарат не слід призначати матерям, що годують. Не слід допускати контакту немовляти з будь-якою поверхнею шкіри, обробленої препаратом Ламізил®.Побічна діяВизначення частоти побічних ефектів (ВООЗ): дуже часто (≥1/10), часто (≥1/100 та З боку імунної системи: окремі повідомлення – реакції гіперчутливості (висип). З боку органу зору: рідко – подразнення очей. З боку шкірних покривів: часто - лущення шкіри, свербіж; нечасто – ушкодження шкіри, утворення кірки, ураження шкіри, порушення пігментації, еритема, відчуття печіння шкіри; рідко – відчуття сухості шкіри, контактний дерматит, екзема; окремі повідомлення – висип. Місцеві реакції: нечасто – біль, біль у місці нанесення, роздратування у місці нанесення; рідко – загострення симптомів захворювання. У місцях нанесення препарату можливі свербіння, лущення шкіри, больові відчуття, подразнення, зміна пігментації шкіри, печіння, еритема, кірки. Ці незначні симптоми слід відрізняти від реакцій гіперчутливості, таких як висипи, що виникають у поодиноких випадках і потребують відміни терапії. У поодиноких випадках перебіг грибкової інфекції може загострюватися. Якщо будь-які побічні ефекти посилюються, або пацієнт помітив будь-які інші побічні ефекти, слід повідомити про це лікаря.Взаємодія з лікарськими засобамиВ даний час лікарська взаємодія препарату Ламізил невідома.ПередозуванняПро випадки передозування препарату Ламізил не повідомлялося. Симптоми: випадковий прийом внутрішньо 30 мл спрею Ламізил з вмістом 300 мг тербінафіну гідрохлориду порівняний з прийомом 1 таблетки препарату Ламізил з дозуванням 250 мг (разова доза для дорослої людини). При випадковому прийомі більшої кількості спрею Ламізил® всередину можна очікувати на розвиток таких самих побічних явищ, як і при передозуванні таблеток Ламізил® (головний біль, нудота, біль в епігастрії та запаморочення). Слід також враховувати, що спрей містить спирт етиловий (28.87% (об./об.). Лікування: активоване вугілля, за необхідності проводять симптоматичну терапію.Запобіжні заходи та особливі вказівкиЗ обережністю призначають препарат пацієнтам з печінковою та/або нирковою недостатністю, хворим на хронічний алкоголізм, при пригніченні кістковомозкового кровотворення, пухлинах, хворобах обміну речовин, оклюзійних захворюваннях судин кінцівок.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. фтивні речовини: тербінафін (у формі гідрохлориду) – 250 мг; Допоміжні речовини: магнію стеарат, кремнію діоксид колоїдний безводний, метилгідроксипропілцелюлоза, целюлоза мікрокристалічна, натрію крохмалю гліколат. 7 шт. - блістери (1) - пачки картонні. 14 шт. - блістери (1) - пачки картонні. 14 шт. - блістери (2) - пачки картонні.Опис лікарської формиТаблетки від білого до білого з жовтуватим відтінком кольору, круглі, двоопуклі, з фаскою, з ризиком та написом "LAMISIL 250" (по колу) на одній стороні; з гладкою або злегка шорсткою поверхнею.Фармакотерапевтична групаПротигрибковий препарат.ФармакокінетикаВсмоктування Після внутрішнього застосування тербінафін добре абсорбується (>70%); абсолютна біодоступність тербінафіну внаслідок ефекту "першого проходження" становить приблизно 50%. Після одноразового прийому тербінафіну внутрішньо у дозі 250 мг його Cmax у плазмі досягається через 1.5 год та становить 1.3 мкг/мл. При постійному прийомі тербінафіну його Cmax збільшувалася в середньому на 25% більше порівняно з одноразовим прийомом; AUC збільшився у 2.3 рази. Виходячи із збільшення AUC, можна розрахувати ефективний T1/2 (30 год). Прийом їжі незначною мірою впливає на біодоступність препарату (AUC збільшується менш ніж на 20%), тому не потрібна корекція дози Ламізилу при одночасному прийомі з їжею. Розподіл Тербінафін значною мірою пов'язується з білками плазми (99%). Швидко проникає через дермальний шар шкіри та концентрується у ліпофільному роговому шарі. Тербінафін також проникає в секрет сальних залоз, що призводить до створення високих концентрацій у волосяних фолікулах, волоссі та в шкірі, багатої сальними залозами. Показано також, що тербінафін проникає у нігтьові пластинки у перші кілька тижнів після початку терапії. Метаболізм та виведення Тербінафін метаболізується швидко і значною мірою за участю як мінімум 7 ізоферментів цитохрому Р450, при цьому основну роль відіграють ізоферменти CYP2C9, CYP1A2, CYP3A4, CYP2C8 та CYP2C19. В результаті біотрансформації тербінафіну утворюються метаболіти, що не володіють протигрибковою активністю і виводяться переважно із сечею. Фармакокінетика в особливих клінічних випадках Не виявлено змін Css Ламізилу у плазмі залежно від віку. У фармакокінетичних дослідженнях разової дози Ламизилу у хворих із супутніми порушеннями функції нирок (кліренс креатиніну)ФармакодинамікаТербінафін є аліламін, який має широкий спектр дії щодо грибів, що викликають захворювання шкіри, волосся і нігтів, в т.ч. дерматофітів, таких як Trichophyton (наприклад, Trichophyton rubrum, Trichophyton mentagrophytes, Trichophyton verrucosum, Trichophyton tonsurans, Trichophyton violaceum), Microsporum (наприклад, Microsporum canis), Epidermophyton floccosum, а також дріжджових грибів. У низьких концентраціях тербінафін має фунгіцидну дію щодо дерматофітів, цвілевих та деяких диморфних грибів. Активність щодо дріжджових грибів, залежно від їхнього виду, може бути фунгіцидною або фунгістатичною. Тербінафін специфічно пригнічує ранній етап біосинтезу стеринів у клітині гриба. Це веде до дефіциту ергостерину і внутрішньоклітинного накопичення сквалена, що викликає загибель клітини гриба. Дія тербінафіну здійснюється шляхом інгібування ферменту скваленепоксидази в клітинній мембрані гриба. Цей фермент не належить до системи цитохрому Р450. При призначенні Ламізилу внутрішньо у шкірі, волоссі та нігтях створюються концентрації препарату, що забезпечують фунгіцидну дію.Показання до застосуванняоніхомікоз, спричинений грибами дерматофітами; мікози волосистої частини голови; грибкові інфекції шкіри - лікування дерматомікозів тулуба, гомілок, стоп, і навіть дріжджових інфекцій шкіри, викликаних грибами роду Candida (наприклад, Candida albicans) - тоді, коли локалізація, вираженість чи поширеність інфекції зумовлюють доцільність пероральної терапії. На відміну від Ламізилу для місцевого застосування Ламізил для внутрішнього прийому не ефективний при різнобарвному лишаї.Протипоказання до застосування- підвищена чутливість до компонентів препарату. Не рекомендують призначати Ламізил пацієнтам із хронічним або активним захворюванням печінки. До призначення Ламізилу в таблетках необхідно визначити, чи є у пацієнта попередні захворювання печінки. Гепатотоксичність може виникнути як у пацієнтів із попередніми захворюваннями печінки, так і без них. Пацієнти, яким призначають Ламізил, повинні бути попереджені про те, що необхідно негайно інформувати лікаря про виникнення на фоні прийому препарату таких симптомів, як стійка нудота, відсутність апетиту, почуття втоми, блювота, болі в правому підребер'ї, жовтяниця, темна сеча або світлий кал . У разі появи подібних симптомів необхідно негайно припинити прийом препарату та провести дослідження функції печінки. Оскільки застосування препарату у пацієнтів з порушеннями функції нирок (КК 300 мкмоль/л) недостатньо вивчене, Ламізил не рекомендується застосовувати у даної категорії пацієнтів.Вагітність та лактаціяДані експериментальних досліджень не дають підстав припускати наявність небажаних явищ щодо фертильності та токсичної дії на плід. Оскільки клінічний досвід застосування Ламізилу при вагітності дуже обмежений, не слід застосовувати препарат при вагітності, за винятком тих випадків, коли очікувана користь від терапії перевищує потенційний ризик. Тербінафін виділяється з грудним молоком, тому жінки, які отримують ламізил усередину, не повинні годувати груддю. Даних про застосування препарату у дітей віком до 2 років (маса тіла яких зазвичай менше 12 кг) немає. У дітей старше 2 років переносимість Ламізилу для прийому внутрішньо хороша.Побічна діяЛамізил в цілому переноситься добре, побічні ефекти зазвичай слабкі або помірно виражені і носять тимчасовий характер. Нижче наведені небажані явища, які спостерігалися під час клінічних випробувань або після виходу препарату ринку. При оцінці частоти побічних ефектів використані наступні градації: дуже часто (≥1/10), часто (≥1/100, З боку системи кровотворення: дуже рідко – нейтропенія, агранулоцитоз, тромбоцитопенія, панцитопенія. У дуже поодиноких випадках при застосуванні препарату відзначався розвиток якісних або кількісних змін з боку формених елементів крові (нейтропенія, агранулоцитоз, тромбоцитопенія, панцитопенія). У разі розвитку якісних чи кількісних змін з боку формених елементів крові слід встановити причину порушень та розглянути питання про зниження дози препарату або за необхідності припинення терапії Ламизилом. З боку імунної системи: дуже рідко – анафілактоїдні реакції (включаючи ангіоневротичний набряк), шкірний та системний червоний вовчак. З боку нервової системи: часто – головний біль; іноді - порушення смакових відчуттів, включаючи їхню втрату (зазвичай відновлення відбувається в межах кількох тижнів після припинення лікування). Є окремі повідомлення про випадки тривалих порушень смакових відчуттів. В окремих випадках на фоні прийому препарату відзначалося зниження споживання їжі, що призводить до значного зниження маси тіла. Дуже рідко спостерігалися запаморочення, парестезії, гіпестезії. З боку гепатобіліарної системи: рідко – гепатобіліарна дисфункція (переважно холестатичної природи), включаючи дуже рідкісні випадки розвитку тяжкої печінкової недостатності (деякі зі смертельним результатом або потребують трансплантації печінки). У більшості випадків, коли розвивалася печінкова недостатність, пацієнти мали серйозні супутні системні захворювання та причинно-наслідковий зв'язок печінкової недостатності з прийомом Ламизилу був сумнівним. З боку травної системи: дуже часто – відчуття переповнення шлунка, втрата апетиту, диспепсія, нудота, слабко виражені болі в животі, діарея. Дерматологічні реакції: дуже часто – неважкі шкірні реакції (висип, кропив'янка); дуже рідко - серйозні шкірні реакції (в т.ч. синдром Стівенса-Джонсона), псоріазоподібні висипання на шкірі або загострення псоріазу. Дуже рідко спостерігалися випадки випадання волосся, хоча причинно-наслідковий зв'язок цього явища з прийомом препарату не встановлено. У разі, якщо розвивається прогресуючий шкірний висип, лікування Ламизилом слід припинити. З боку кістково-м'язової системи: дуже часто – артралгія, міалгія. Інші: дуже рідко – почуття втоми.Взаємодія з лікарськими засобамиВплив інших лікарських засобів на тербінафін Плазмовий кліренс тербінафіну може прискорюватися під впливом препаратів – індукторів метаболізму та пригнічуватися під впливом інгібіторів цитохрому P450. При необхідності одночасного застосування вищезгаданих препаратів та Ламізилу може знадобитися відповідна корекція режиму дозування останнього. Циметидин може посилювати дію тербінафіну або збільшувати його концентрацію у плазмі. Циметидин знижує кліренс тербінафіну на 33%. Рифампіцин може послаблювати дію тербінафіну або зменшувати його концентрацію у плазмі. Рифампіцин збільшує кліренс тербінафіну на 100%. Вплив тербінафіну на інші лікарські засоби Результати досліджень, проведених in vitro і у здорових добровольців, показують, що тербінафін має незначний потенціал для придушення або посилення кліренсу більшості препаратів, які метаболізуються за участю системи цитохрому P450 (наприклад, терфенадину, тріазоламу, толбутаміду або пероральних контрацепів). які метаболізуються за участю CYP2D6. Тербінафін не впливає на кліренс антипірину або дигоксину. Є повідомлення про декілька випадків порушення менструального циклу у пацієнток, які приймали Ламізил спільно з пероральними контрацептивами, хоча частота цих порушень не перевищує середню частоту таких порушень у пацієнток, які приймають лише пероральні контрацептиви. Тербінафін може посилювати дію кофеїну або збільшувати його концентрацію у плазмі. Тербінафін знижує кліренс кофеїну при внутрішньовенному введенні на 19%. У дослідженнях in vivo та in vitro було показано, що тербінафін пригнічує метаболізм, опосередкований CYP2D6. Ці дані можуть виявитися клінічно значущими для тих препаратів, які метаболізуються переважно цим ферментом: трициклічні антидепресанти, бета-адреноблокатори, селективні інгібітори зворотного захоплення серотоніну, антиаритмічні препарати класу 1А, 1В, 1С та інгібітори МАО типу B, - одночасно препарат має малий діапазон терапевтичної концентрації. Тербінафін знижує кліренс дезіпраміну на 82%. Тербінафін може послаблювати дію циклоспорину та зменшувати його концентрацію у плазмі. Тербінафін підвищує кліренс циклоспорину на 15%.Спосіб застосування та дозиТривалість лікування залежить від показання та тяжкості перебігу захворювання. Даних про застосування препарату у дітей віком до 2 років (маса тіла яких зазвичай менше 12 кг) немає. У дітей старше 2 років переносимість Ламізилу для прийому внутрішньо хороша. Маса тіла - Доза: менше 20 кг – 62.5 мг від 20 до 40 кг – 125 мг більше 40 кг – 250 мг Дорослим призначають по 250 мг 1 раз на добу. Рекомендована тривалість лікування при дерматомікозі стоп (міжпальцевий, підошовний або тип шкарпеток) - 2-6 тижнів; при дерматомікозі тулуба, гомілок – 2-4 тижні; при кандидозі шкіри – 2-4 тижні. Повне зникнення проявів інфекції та скарг, пов'язаних з нею, може наступити лише за кілька тижнів після мікологічного лікування. Рекомендована тривалість лікування при мікозі волосистої частини голови – 4 тижні. Мікози волосистої частини голови спостерігаються переважно у дітей. При оніхомікозі тривалість ефективного лікування становить у більшості пацієнтів від 6 до 12 тижнів. При оніхомікозі кистей у більшості випадків достатньо 6 тижнів лікування. При оніхомікозі стоп у більшості випадків достатньо 12 тижнів лікування. Деяким хворим, які мають знижену швидкість росту нігтів, може знадобитися триваліше лікування. Оптимальний клінічний ефект спостерігається через кілька місяців після мікологічного лікування та припинення терапії. Це визначається тим періодом часу, який необхідний відростання здорового нігтя. Немає підстав припускати, що для осіб похилого віку потрібно змінювати дозування препарату або що вони відзначають побічні реакції, що відрізняються від таких у пацієнтів молодшого віку. У разі застосування у цій віковій групі препарату у таблетках слід враховувати можливість супутнього порушення функції печінки або нирок.ПередозуванняСимптоми: є повідомлення про декілька випадків передозування (прийнята доза препарату становила до 5 г), при яких відзначалися біль голови, нудота, біль в епігастральній ділянці та запаморочення. Лікування: заходи щодо виведення препарату, в першу чергу шляхом призначення активованого вугілля та промивання шлунка, та, за необхідності, використання симптоматичної підтримуючої терапії.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковка100 г гелю містить: Активної речовини: тербінафін 1 г Допоміжні речовини: бензиловий спирт - 0.5 г, карбомер - 1 г, ізопропілміристат - 10 г, бутилгідрокситолуол - 0.02 г, сорбітан лаурат - 1 г, полісорбат 20 - 5 г, натрію гідроксид (у вигляді розчину натрію гідроксиму) – 0.1 г, етанол 96% (об.) – 10 г, вода – 71.38 г.Опис лікарської формиГель для зовнішнього застосування 1% блискучий від білого до майже білого кольору.ХарактеристикаПротигрибковий засібФармакотерапевтична групаПротигрибковий препарат для зовнішнього застосування, що має широкий спектр протигрибкової активності. У невеликих концентраціях тербінафін має фунгіцидну дію щодо дерматофітів (Trychophyton rubrum, Trychophyton mentagrophytes, Trychophyton verrucosum, Trychophyton violaceum, Trychophyton tonsurans, Microsporum canis, Epidermophyton floccosum) Активність щодо дріжджових грибів, залежно від їхнього виду, може бути фунгіцидною або фунгістатичною. Тербінафін специфічним чином змінює ранній етап біосинтезу стеролів, що у грибах. Це веде до дефіциту ергостеролу і внутрішньоклітинного накопичення сквалена, що викликає загибель клітини гриба. Дія тербінафіну здійснюється шляхом інгібування ферменту скваленепоксидази, розташованого на клітинній мембрані гриба. Тербінафін не впливає на систему цитохрому Р450 у людини та, відповідно, на метаболізм гормонів або інших лікарських препаратів.ФармакокінетикаПри зовнішньому застосуванні абсорбція тербінафін становить менше 5%. Системна дія виражена незначною мірою.ІнструкціяЗовнішньо. Перед першим застосуванням препарату Ламізил Дермгель слід проколоти запечатувальну мембрану за допомогою вістря на зовнішній стороні ковпачка. Ламізил® Дермгель застосовують у дорослих 1 раз на добу за будь-яким показанням. Перед застосуванням препарату необхідно ретельно очистити та підсушити уражені ділянки. Препарат злегка втирають у ділянки як ураженої, і прилеглої інтактної шкіри. У разі інфекцій, що супроводжуються попрілістю (під молочними залозами, між пальцями, у сідничних та пахових складках), область нанесення гелю можна прикрити марлею, особливо в нічний час. Тривалість та кратність застосування препарату Ламізил® Дермгель при дерматомікозі тулуба, гомілок – 1 тиждень, 1 раз на добу; при дерматомікозі стоп – 1 тиждень, 1 раз на добу; при різнобарвному лишаї – 1 тиждень, 1 раз на добу. Зменшення вираженості клінічних проявів зазвичай спостерігається у перші дні лікування. У разі нерегулярного лікування або передчасного припинення є ризик рецидиву інфекції. У тому випадку, якщо через тиждень лікування не відзначається ознак покращення, слід верифікувати діагноз. Для пацієнтів похилого віку не потрібна корекція режиму дозування.Показання до застосуванняПрофілактика та лікування грибкових інфекцій шкіри, в т.ч. мікозів стоп (tinea pedis), пахової епідермофітії (tinea cruris), грибкових уражень гладкої шкіри тіла (tinea corporis), спричинені дерматофітами, такими як Trichophyton (в т.ч. Trichophyton rubrum, Trichophyton mentagrophytes, Trichophyton verrucosum, Trichop canis та Epidermophyton floccosum; різнобарвний лишай (Pityriasis versicolor), що викликається Pityrosporum orbiculare (Malassezia furfur).Протипоказання до застосуванняПідвищена чутливість до тербінафіну або будь-якого компонента препарату. період грудного вигодовування; дитячий вік до 18 років.Вагітність та лактаціяКлінічний досвід застосування препарату Ламізил Дермгель для зовнішнього застосування при вагітності дуже обмежений, застосування його можливе якщо передбачувана користь для матері перевищує потенційний ризик для плода. Тербінафін виділяється з грудним молоком, тому його не слід призначати матерям, що годують. В експериментальних дослідженнях тератогенних властивостей тербінафін не виявлено. До цього часу не повідомлялося про якісь вади розвитку при застосуванні препарату Ламізил Дермгель.Побічна діяВизначення частоти побічних ефектів: дуже часто (≥1/10), часто (≥1/100 та З боку імунної системи: окремі повідомлення – реакції гіперчутливості (висип). З боку органу зору: рідко – подразнення очей. З боку шкірних покривів: часто - лущення шкіри, свербіж; нечасто – ушкодження шкіри, утворення кірки, ураження шкіри, порушення пігментації, еритема, відчуття печіння шкіри; рідко – відчуття сухості шкіри, контактний дерматит, екзема; окремі повідомлення – висип. Місцеві реакції: нечасто – біль, біль у місці нанесення, роздратування у місці нанесення; рідко – загострення симптомів захворювання. У місцях нанесення препарату можливі свербіння, лущення шкіри, больові відчуття, подразнення, зміна пігментації шкіри, печіння, еритема, кірки. Ці незначні симптоми слід відрізняти від реакцій гіперчутливості, таких як висипи, що виникають у поодиноких випадках і потребують відміни терапії. У поодиноких випадках перебіг грибкової інфекції може загострюватися.Взаємодія з лікарськими засобамиВ даний час лікарська взаємодія препарату Ламізил Дермгель не описанаПередозуванняПро випадки передозування препарату Ламізил Дермгель не повідомлялося. Симптоми: випадковий прийом внутрішньо туби препарату масою 30 г, що містить 300 мг тербінафіну основи, порівняти з прийомом 1 таблетки препарату Ламізил з дозуванням 250 мг (разова доза для дорослої людини). При випадковому прийомі більшої кількості препарату Ламізил Дермгель внутрішньо можна очікувати розвитку таких же побічних явищ, як і при передозуванні таблеток Ламізил (головний біль, нудота, біль в епігастрії та запаморочення). Слід також враховувати, що спрей містить спирт етиловий (9.4% (об./об.). Лікування: активоване вугілля, за необхідності проводять симптоматичну терапію.Запобіжні заходи та особливі вказівкиСлід бути обережним при нанесенні препарату на пошкоджені ділянки шкіри, т.к. спирт, що міститься в препараті, може спричинити подразнення.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковка1 г розчину містить: Активної речовини: тербінафіну гідрохлорид 11.25 мг, що відповідає вмісту тербінафіну 10 мг Допоміжні речовини: сополімер акрилової кислоти та октилакриламіду (Дермакрил 79) – 50 мг, тригліцериди середнього ланцюга – 50 мг, гіпоролоза – 25 мг, етанол 96% – 863.75 мг.Опис лікарської формиРозчин для зовнішнього застосування плівкоутворювальний 1% прозорий або злегка матовий, в'язкий, від безбарвного до світло-жовтого кольору, із запахом етанолу.ХарактеристикаПротигрибковий засібФармакотерапевтична групаПротигрибковий препарат для зовнішнього застосування, що має широкий спектр протигрибкової активності. У невеликих концентраціях тербінафін має фунгіцидну дію щодо дерматофітів (Trychophyton rubrum, Trychophyton mentagrophytes, Trychophyton verrucosum, Trychophyton violaceum, Trychophyton tonsurans, Microsporum canis, Epidermophyton floccosum) Активність щодо дріжджових грибів, залежно від їхнього виду, може бути фунгіцидною або фунгістатичною. Тербінафін специфічним чином змінює ранній етап біосинтезу стеролів, що у грибах. Це веде до дефіциту ергостеролу і внутрішньоклітинного накопичення сквалена, що викликає загибель клітини гриба. Дія тербінафіну здійснюється шляхом інгібування ферменту скваленепоксидази, розташованого на клітинній мембрані гриба. Скваленепоксидаза не пов'язана із системою цитохрому Р450. Тербінафін не впливає на метаболізм гормонів чи інших лікарських препаратів.ФармакокінетикаПісля нанесення препарату Ламізил® Уно на шкіру розчин утворює прозору невідчутну плівку, яка залишається на шкірі протягом 72 годин. Вивільнення тербінафіну носить прогресуючий характер, діюча речовина присутня у роговому шарі через 13 днів у концентрації, що перевищує мінімальну інгібуючу концентрацію тербінафіну in vitro по відношенню до дерматофітів. Системна біодоступність дуже незначна. При зовнішньому застосуванні абсорбція препарату менше 5%. Ламізил® Уно має незначну системну дію. Рівень рецидивів після 3 місяців застосування препарату низький (не вище 12.5%).ІнструкціяПрепарат застосовують зовнішньо, одноразово. Дорослим та підліткам у віці старше 15 років плівкоутворюючий розчин Ламізил® Уно наносять 1 раз на обидві стопи, навіть якщо грибкова поразка спостерігається лише на одній стопі. Це гарантує знищення грибів (дерматофітів), які можуть бути на ділянках стопи, де поразки візуально не помітні. Перед нанесенням препарату слід вимити та висушити стопи та руки. Спочатку обробляється одна стопа, потім інша. Починаючи процедуру на міжпальцевих ділянках, слід нанести тонкий шар рівномірно між пальцями та навколо по всій їх поверхні, а також на підошву та бічні частини стопи на висоту до 1.5 см. Використовують достатню кількість препарату, щоб покрити необхідну поверхню шкіри, зазвичай по 1/2 туби для обробки кожної стопи. Так само слід обробити й іншу стопу, навіть якщо шкіра на ній виглядає здоровою. Висушують розчин протягом 1-2 хв до утворення плівки. Після закінчення обробки стоп необхідно вимити руки. Не слід наносити препарат повторно на оброблену шкіру. Ламізил Уно не слід втирати в шкіру.Показання до застосуванняМікози (дерматофітія) стоп (tinea pedis).Протипоказання до застосуванняПідвищена чутливість до компонентів препарату.Вагітність та лактаціяКлінічний досвід застосування препарату Ламізил Уно для зовнішнього застосування при вагітності дуже обмежений, препарат слід застосовувати тільки за суворими показаннями. Тербінафін виділяється з грудним молоком, тому препарат не слід призначати матерям, що годують. В експериментальних дослідженнях тератогенних властивостей тербінафін не виявлено. До цього часу не повідомлялося про якісь вади розвитку при застосуванні препарату Ламізил Уно.Побічна діяПобічні ефекти спостерігаються дуже рідко, слабо виражені і мають короткочасний характер. Системні реакції: дуже рідко (< 1/10 000) – алергічні реакції (висип, почервоніння, бульозний дерматит та кропив'янка). Місцеві реакції: рідко (>1/1000, < 1/100) – сухість, подразнення шкіри або відчуття печіння на обробленому препаратом ділянці шкіри.Взаємодія з лікарськими засобамиВ даний час лікарська взаємодія препарату Ламізил Уно не відома.ПередозуванняПро випадки передозування препарату не повідомлялося. Передозування малоймовірне, оскільки препарат випускається у кількості, необхідної для одноразового застосування та призначений для зовнішнього використання. Симптоми: при випадковому прийомі препарату внутрішньо можливі головний біль, нудота, біль в епігастрії та запаморочення. Призначення активованого вугілля, при необхідності проводять симптоматичну терапію в умовах стаціонару.Запобіжні заходи та особливі вказівкиПечінкова та/або ниркова недостатність, алкоголізм, пригнічення кістковомозкового кровотворення, пухлини, хвороби обміну речовин, оклюзійні захворювання судин кінцівок, дитячий вік до 15 років (відсутність достатнього клінічного досвіду).Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
1 575,00 грн
228,00 грн
Склад, форма випуску та упаковкаТаблетки, вкриті оболонкою - 1 табл. активні речовини: хлорамбуцил – 2 мг; допоміжні речовини: лактоза безводна; МКЦ; кремній колоїдний безводний; стеаринова кислота; Opadry коричневий (гіпромелоза, титану діоксид, макрогол, заліза оксид жовтий, заліза оксид червоний). у флаконах по 25, 50 або 100 шт.; у коробці 1 флакон.Фармакотерапевтична групаПротипухлинний, цитостатичне. Взаємодіє з нуклеофільними центрами ДНК та РНК (особливо гуанідиновими основами), утворюючи з ними міцні ковалентні зв'язки, що порушує реплікацію ДНК та ушкоджує РНК.ФармакодинамікаМає широкий спектр протипухлинної активності, більшою мірою діє на лімфоїдну тканину, ніж на гранулоцити. Може викликати необоротну мієлосупресію.Показання до застосуванняЛімфогранулематоз, неходжкінська лімфома, хронічний лімфоцитарний лейкоз, макроглобулінемія Вальденстрему.Протипоказання до застосуванняНе призначається хворим, які недавно отримували променеву або ін хіміотерапію.Вагітність та лактаціяПротипоказано (особливо у І триместрі вагітності).Побічна діяМієлосупресія, гастроінтестинальні порушення, порушення функції печінки, жовтяниця, висипання на шкірі, лихоманка, периферична нейропатія, пневмонія, асептичний цистит, судомні напади (у дітей з нефротоксичним синдромом), аменорея, азооспермія; рідко – синдром Стівенса-Джонсона, токсичний епідермальний некроліз, легеневий фіброз (при тривалому застосуванні), гострий лейкоз (після лікування).Спосіб застосування та дозиВсередину. Таблетки не слід ділити на частини. Лейкеран є одним з компонентів комбінованої терапії, у зв'язку з чим при виборі доз і режиму введення препарату слід звертатися до спеціальної літератури. Дорослим. Хвороба Ходжкіна: як монотерапії зазвичай застосовують у дозі 0,2 мг/кг/сут протягом 4–8 нед. Неходжкінські лімфоми: у вигляді монотерапії зазвичай застосовують спочатку в дозі 0,1-0,2 мг/кг/добу протягом 4-8 тижнів, потім проводять підтримуючу терапію в меншій добовій дозі або уривчастими курсами. Хронічний лімфолейкоз: початкова доза становить 0,15 мг/кг/добу (до зниження кількості лейкоцитів до 10·109/л), потім можна відновити лікування через 4 тижні в дозі 0,1 мг/кг/добу. Макроглобулінемія Вальденстрем. Лейкеран – препарат вибору. Початкова доза становить 6-12 мг на добу щодня (до появи лейкопенії), потім рекомендується перейти на підтримуючу терапію - 2-8 мг на добу щодня протягом невизначеного періоду часу. Дітям. Лейкеран застосовують для лікування хвороби Ходжкіна та неходжкінських лімфом, використовуючи ті ж схеми, що і у дорослих. При лімфоцитарній інфільтрації кісткового мозку або при гіпоплазії кісткового мозку добова доза Лейкерана не повинна перевищувати 0,1 мг/кг маси тіла.Запобіжні заходи та особливі вказівкиПризначається під контролем аналізу крові, функції нирок та печінки. При гіпоплазії кісткового мозку добова доза не повинна перевищувати 0,1 мг/кг. Лікування хронічного лімфолейкозу у пацієнтів з ознаками кістковомозкової недостатності слід розпочинати з преднізолону. Терапію Лейкераном не слід припиняти при зменшенні кількості нейтрофілів, але слід враховувати, що протягом 10 днів після відміни лікування воно може тривати. Пацієнтам із вираженими порушеннями функції печінки рекомендується редукція дози. Хворі зі зниженою функцією виділення нирок повинні перебувати під строгим наглядом, т.к. у них можливий розвиток додаткової мієлодепресії, пов'язаної з азотемією.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
Дозування: 2 мг Фасування: N25 Форма випуску таб. вкриті оболонкою Упакування: фл. Виробник: ГлаксоСмітКляйн Трейдінг ЗАТ Завод-виробник: Екселла ГмБХ(Німеччина) Діюча речовина: Бусульфан.
2 101,00 грн
396,00 грн
Фасування: N5 Форма випуску: р-р д/ін'єкцій Упаковка: амп. Виробник: ГлаксоСмітКляйн Трейдінг ЗАТ Завод-виробник: ГлаксоСмітКляйн Меньюфекчурінг С. П.
Склад, форма випуску та упаковка1 мл препарату містить: Діюча речовина: ксилометазоліну гідрохлорид 0.5 мг. Допоміжні речовини: натрію дигідрофосфату дигідрат - 5 мг, натрію гідрофосфату додекагідрат - 1.7 мг, динатрію едетат - 0.5 мг, бензалконію хлорид 50% розчин - 0.1 мг (у перерахунку на бензалконію хлорид - 0 0 . 4 тис. – 5 мг, натрію хлорид – 4 мг, вода – до 1 мл.Опис лікарської формиНазальний спрей дозований (для дітей) 0.05% у вигляді прозорого безбарвного розчину, практично без запаху.ХарактеристикаПротиконгестивний засіб - вазоконстриктор (альфа-адреноміметик)Фармакотерапевтична групаСудинозвужувальний препарат для місцевого застосування у ЛОР-практиці (деконгестант). Ксилометазолін має альфа-адреноміметичну дію. Викликає звуження кровоносних судин слизової оболонки носа, усуваючи набряк та гіперемію слизової оболонки носоглотки. Полегшує носове дихання при ринітах. Отривін® добре переноситься пацієнтами з чутливою слизовою оболонкою, його вплив не перешкоджає відділенню слизу. Препарат має збалансоване значення рН, характерне порожнини носа. До складу препарату входять неактивні компоненти – сорбітол та гіпромелоза, які є зволожувачами, що дозволяє зменшити симптоми подразнення та сухості слизової оболонки носа, що виникають при тривалому використанні ксилометазоліну. У терапевтичних концентраціях препарат не подразнює слизову оболонку, не викликає гіперемії. Дія настає через 2 хвилини після застосування та триває протягом 12 год. Дослідження in vitro показали, що у людини ксилометазолін пригнічує інфекційну активність риновірусу, що викликає "застуду".ФармакокінетикаПри місцевому застосуванні в дозах, що рекомендуються, практично не абсорбується, концентрації в плазмі нижче межі виявлення.ІнструкціяДітям від 2 до 5 років: по 1 впорскування у кожний носовий хід 1-3 рази на добу. Дітям від 6 до 11 років: по 1-2 впорскування у кожний носовий хід 2-3 рази на добу. Не слід застосовувати більше 3 разів на добу. Рекомендується востаннє застосовувати безпосередньо перед сном. Препарат слід застосовувати під наглядом дорослих.Показання до застосуваннягострі респіраторні захворювання із явищами риніту; гострий алергічний риніт; поліноз; синусит; євстахіїт; середній отит (для зменшення набряку слизової оболонки носоглотки); підготовка хворого до діагностичних маніпуляцій у носових ходахПротипоказання до застосуванняпідвищена чутливість до ксилометазоліну та інших компонентів препарату; артеріальна гіпертензія; тахікардія; виражений атеросклероз; глаукому; сухий риніт чи атрофічний риніт; гіпертиреоз; стан після транссфеноїдальної гіпофізектомії; хірургічні втручання на мозкові оболонки (в анамнезі); дитячий вік до 2 років.Вагітність та лактаціяПрепарат не слід застосовувати під час вагітності. У період лактації застосування можливе лише під контролем лікаря та після ретельної оцінки співвідношення ризику та користі для матері та плода. Не допускається перевищувати рекомендовану дозу.Побічна діяВизначення частоти побічних реакцій: дуже часто ≥10); часто (≥1/100, З боку імунної системи: дуже рідко – реакції гіперчутливості (ангіоневротичний набряк, висип, свербіж). З боку нервової системи: часто – головний біль; рідко – безсоння, депресія (при тривалому застосуванні у високих дозах). З боку органів чуття: дуже рідко – порушення чіткості зорового сприйняття. З боку серцево-судинної системи: рідко – відчуття серцебиття, підвищення артеріального тиску; дуже рідко – тахікардія, аритмія. З боку дихальної системи: часто - подразнення та/або сухість слизової оболонки носоглотки, печіння, поколювання, чхання, гіперсекреція слизової оболонки носоглотки. З боку травної системи: часто – нудота; рідко – блювання. Місцеві реакції: часто - печіння у місці застосування. Якщо будь-які з вищезазначених побічних ефектів посилюються, або пацієнт помітив будь-які інші побічні ефекти, він повинен повідомити про це лікаря.Взаємодія з лікарськими засобамиКсилометазолін протипоказаний пацієнтам, які отримують інгібітори МАО в даний час або отримували їх протягом 2 попередніх тижнів. Одночасне застосування три- або тетрациклічних антидепресантів та симпатоміметичних препаратів може призвести до збільшення симпатоміметичного ефекту ксилометазоліну, тому такого поєднання рекомендується уникати.ПередозуванняСимптоми: ксилометазолін при місцевому застосуванні у надмірній дозі або при випадковому прийомі внутрішньо може викликати сильне запаморочення, підвищене потовиділення, різке зниження температури тіла, головний біль, брадикардію, підвищення артеріального тиску, пригнічення дихання, кому та судоми. Після підвищення АТ може спостерігатися його різке зниження. Лікування: відповідні підтримуючі заходи слід вживати за будь-яких підозр на передозування, в деяких випадках показано негайне симптоматичне лікування під наглядом лікаря. Ці заходи повинні містити спостереження за пацієнтом протягом декількох годин. У разі тяжкого отруєння із зупинкою серця реанімаційні заходи мають тривати не менше 1 години.Запобіжні заходи та особливі вказівкиЦукровий діабет; феохромоцитома; серцево-судинні захворювання (в т.ч. ІХС, стенокардія); гіперплазія передміхурової залози; при підвищеній чутливості до адренергічних препаратів, що супроводжується безсонням, запамороченням, аритмією, тремором, підвищенням артеріального тиску. Не слід перевищувати рекомендовані дози та тривалість застосування препарату, особливо у дітей. При використанні препарату у дітей віком до 1 року необхідна консультація лікаря. У дітей віком до 6 років препарат слід застосовувати під наглядом дорослих. Не слід перевищувати рекомендовані дози та тривалість застосування препарату, особливо у пацієнтів похилого віку.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаСпрей - 1 мл: Діюча речовина: ксилометазоліну гідрохлорид 1 мг; Допоміжні речовини: натрію дигідрофосфату дигідрат 2 мг, натрію гідрофосфату додекагідрат 2,8 мг, натрію хлорид 5 мг, бензалконію хлорид, 50 % розчин 0,1 мг (у Перерахунку на бензалконію хлорид 0,05 мг7,00 динатрію едегат 0,5 мг, левоментол (ментол) 0,3 мг, цинеол (евкаліптол) 0,2 мг, макрогола глицерилгадроксистеарат 2,5 мг, вода очищена до 1 мл. По 10 мл препарату у флаконі з поліетилену високої щільності, забезпеченому помповим дозуючим пристроєм з наконечником та із захисним ковпачком з поліетилену. Флакон разом з інструкцією із застосування поміщають у картонну пачку.Опис лікарської формиБіла опалесцентна рідина із запахом ментолу та евкаліпту.Фармакотерапевтична групаПротиконгестивний засіб – альфа-адреноміметик.ФармакокінетикаПри місцевому застосуванні практично не абсорбується, концентрації у плазмі нижчі за межу виявлення.ФармакодинамікаКсилометазолін відноситься до групи місцевих судинозвужувальних засобів (деконгестантів) з а-адреноміметичною дією, викликає звуження кровоносних судин слизової оболонки носа, усуваючи набряк і гіперемію слизової оболонки носоглотки. Полегшує носове дихання при ринітах. Отривін® добре переноситься пацієнтами з чутливою слизовою оболонкою, його вплив не перешкоджає відділенню слизу. Отривін має збалансоване значення pH, характерне для порожнини носа. Ментон і евкаліптол, що містяться в препараті, мають охолодну дію на слизову оболонку носа, що дає відчуття свіжості. У терапевтичних концентраціях препарат не подразнює слизову оболонку, не викликає гіперемію. Фармакологічна дія настає за кілька хвилин і триває протягом 12 годин.Показання до застосуванняГострі респіраторні захворювання з явищами риніту (нежить), гострий алергічний риніт, поліноз, синусит, євстахііт, середній отит (для зменшення набряку слизової оболонки носоглотки). Підготовка хворого до діагностичних маніпуляцій у носових ходах.Протипоказання до застосуванняПідвищена чутливість до ксилометазоліну та інших компонентів препарату, артеріальна гіпертензія, тахікардія, виражений атеросклероз, глаукома, атрофічний риніт, гіпертиреоз, стан після транссфеноїдальної гіпофізектомії, хірургічні втручання на мозкові оболонки (в анамнезі). Дитячий вік – до 12 років. З обережністю: цукровий діабет; захворювання серцево-судинної системи; гіперплазія передміхурової залози; при підвищеній чутливості до адренергічних препаратів, що супроводжується безсонням, запамороченням, аритмією, тремором, підвищенням артеріального тиску. При місцевому застосуванні практично не абсорбується, концентрації у плазмі нижчі за межу виявлення.Вагітність та лактаціяПрепарат не слід застосовувати під час вагітності. У період лактації препарат повинен застосовуватися лише після ретельної оцінки співвідношення ризику та користі для матері та немовляти, під контролем лікаря. Не допускається перевищувати рекомендоване дозування.Побічна діяКласифікація частоти виникнення побічних реакцій: дуже часто (> = 10); часто (>=1/100, =1/1000, =1/10000, З боку імунної системи - дуже рідко: реакції гіперчутливості (ангіоневротичний набряк, висип, свербіж). З боку нервової системи: - Часто: головний біль; Рідко: безсоння, депресія (при тривалому застосуванні у високих дозах). З боку органів чуття - дуже рідко: порушення чіткості зорового сприйняття. З боку серцево-судинної системи: - Рідко: серцебиття, підвищення артеріального тиску; Дуже рідко: тахікардія, аритмія. З боку дихальної системи: Часто: подразнення та/або сухість слизової оболонки носоглотки, печіння, поколювання, чхання, гіперсекреція слизової оболонки носоглотки. З боку травної системи: - Часто: нудота; Рідко: блювання. Місцеві реакції - Часто: печіння у місці застосування. Якщо будь-які вказані в інструкції побічні ефекти посилюються, або Ви помітили будь-які інші побічні ефекти, не зазначені в інструкції, повідомте про це лікаря.Взаємодія з лікарськими засобамиНесумісний з інгібіторами моноамінооксидази та трициклічними антидепресантами.Спосіб застосування та дозиІнтраназально. Дорослі та діти старше 12 років: по 1 впорскування у кожний носовий хід 3 рази на добу. Не слід застосовувати більше трьох разів на добу.ПередозуванняСимптоми: посилення побічних ефектів, зокрема, частішання пульсу, підвищення артеріального тиску, іноді може спостерігатися сплутаність свідомості. Лікування симптоматичне, під контролем лікаря.Запобіжні заходи та особливі вказівкиНе рекомендується застосовувати у безперервному режимі більше 10 днів. Не слід перевищувати рекомендовані дози, особливо у дітей та літніх людей. Тривале (більше 10 днів) або надмірне застосування препарату може спричинити ефект "рикошету" (медикаментозний риніт). Вплив на здатність до керування автотранспортом та управління механізмами Ксилометазолін не впливає на здатність керувати транспортними засобами чи обладнанням.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
238,00 грн
197,00 грн
Склад, форма випуску та упаковкаСпрей - 1 мл: Діюча речовина: ксилометазоліну гідрохлорид 1 мг; Допоміжні речовини: натрію дигідрофосфату дигідраТ 5 мг, натрію гідрофосфату додекагідрат 1,7 мг, динатрію едетат 0,5 мг, бензалконію хлорид 50 % розчин 0,1 мг (у перерахунку на бензалконію хлорид 0,05 мг 0) , гіпромелоза-4 тис. 5 мг, натрію хлорид 4 мг, вода очищена до 1 мл По 10 мл або 15 мл препарату в білому або прозорому флаконі з поліетилену високої щільності, з помповим дозуючим пристроєм з наконечником і з захисним ковпачком з поліетилену. Флакон разом з інструкцією із застосування поміщають у пачку з картону.Опис лікарської формиПрозорий безбарвний розчин майже без запаху.Фармакотерапевтична групаПротиконгестивний засіб – альфа-адреноміметик.ФармакокінетикаПри місцевому застосуванні практично не абсорбується, концентрації у плазмі нижчі за межу виявлення.ФармакодинамікаКсилометазолін відноситься до групи місцевих судинозвужувальних засобів (деконгестантів) з а-адреноміметичною дією, викликає звуження кровоносних судин слизової оболонки носа, усуваючи набряк та гіперемію слизової оболонки носоглотки. Полегшує носове дихання при ринітах. Отривін® добре переноситься пацієнтами з чутливою слизовою оболонкою, його вплив не перешкоджає відділенню слизу. Отривін має збалансоване значення pH, характерне для порожнини носа. До складу препарату входять неактивні компоненти - сорбітол та гіпромелоза (метилгідроксипропілцелюлоза), які є зволожувачами. Таким чином, зволожуюча формула дозволяє зменшити симптоми подразнення та сухості слизової оболонки носа, що виникають при тривалому використанні ксилометазоліну. У терапевтичних концентраціях препарат не подразнює слизову оболонку, не викликає гіперемії. Дія настає за кілька хвилин і триває протягом 12 годин.Показання до застосуванняГострі респіраторні захворювання з явищами риніту (нежить), гострий алергічний риніт, поліноз, синусит, євстахііт, середній отит (для зменшення набряку слизової оболонки носоглотки). Підготовка хворого до діагностичних маніпуляцій у носових ходах.Протипоказання до застосуванняПідвищена чутливість до ксилометазоліну та інших компонентів препарату, артеріальна гіпертензія, тахікардія, виражений атеросклероз, глаукома, атрофічний риніт, гіпертиреоз, стан після транссфеноїдальної гіпофізектомії, хірургічні втручання на мозкові оболонки (в анамнезі); З обережністю: цукровий діабет; захворювання серцево-судинної системи (в т.ч. ІХС, стенокардія); гіперплазія передміхурової залози; при підвищеній чутливості до адренергічних препаратів, що супроводжується безсонням, запамороченням, аритмією, тремором, підвищенням артеріального тиску.Вагітність та лактаціяПрепарат не слід застосовувати під час вагітності. У період лактації препарат повинен застосовуватися лише після ретельної оцінки співвідношення ризику та користі для матері та немовляти під контролем лікаря. Не допускається перевищувати рекомендоване дозування.Побічна діяКласифікація частоти виникнення побічних реакцій: дуже часто (> = 10); часто (>=1/100, <1/10); нечасто (>=1/1000, <1/100); рідко (>=1/10000, З боку імунної системи - дуже рідко: реакції гіперчутливості (ангіоневротичний набряк, висип, свербіж). З боку нервової системи: - Часто: головний біль; Рідко: безсоння, депресія (при тривалому застосуванні у високих дозах). З боку органів чуття - дуже рідко: порушення чіткості зорового сприйняття.Взаємодія з лікарськими засобамиНесумісний з інгібіторами моноамінооксидази та трициклічними антидепресантами.Спосіб застосування та дозиІнтраназально. Дорослі та діти старше 12 років: по 1 впорскування у кожний носовий хід 3 рази на добу. Не слід застосовувати більше трьох разів на добу.ПередозуванняСимптоми: посилення побічних ефектів, зокрема тахікардія, аритмія, підвищення артеріального тиску, іноді може спостерігатися сплутаність свідомості. Лікування симптоматичне, під контролем лікаря.Запобіжні заходи та особливі вказівкиНе рекомендується застосовувати у безперервному режимі більше 10 днів. Не слід перевищувати рекомендовані дози, особливо у дітей та людей похилого віку. Тривале (більше 10 днів) або надмірне застосування препарату може спричинити ефект "рикошету" (медикаментозний риніт). Вплив на здатність до керування автотранспортом та управління механізмами Ксилометазолін не впливає на здатність керувати транспортним засобом та механізмами.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаОтривін Бебі, краплі для зрошення порожнини носа – стерильний ізотонічний сольовий розчин без консервантів (фізіологічний розчин). Містить натрію хлорид 0,74%, також гідрофосфат натрію, натрію фосфат, макрогола глицерилрицинолеат (кремофор RH40) і воду очищену.ХарактеристикаВільне дихання носом особливо важливе для немовлят та маленьких дітей до 1 року, а також дітей старшого віку. Інстинкт дихання ротом з'являється у дитини лише до 6 місяців життя, а при нежиті та закладеності носик малюка наповнюється слизом і йому стає важко дихати. Це порушує його нормальний спосіб життя: малюк стає плаксивим і неспокійним, перестає їсти та погано спить. Отривін Бебі краплі для зрошення порожнини носа в одноразових флаконах-крапельницях - створений для догляду за порожниною носа немовлят та дітей до 1 року та старше, для зволоження та очищення слизової оболонки носа. Це стерильний ізотонічний розчин натрію хлориду, рівень pH якого близький до природної секреторної рідини слизової оболонки носа. Отривін Бебі призначений для зволоження та очищення слизової оболонки носа при сухості та подразненні під час простудних захворювань, несприятливих умов навколишнього середовища, а також для щоденної гігієни порожнини носа: сприяє підтримці нормального фізіологічного стану слизової оболонки носа. сприяє розрідженню слизу та полегшує його видалення з носа, посилює резистентність слизової оболонки носа до хвороботворних бактерій та вірусів. сприяє видаленню алергенів із слизової оболонки носа при алергічних ринітах.ІнструкціяДля гігієни слизової оболонки носа та профілактики захворювань носа та носоглотки: дітям до 1 року і старше краплі Отривін Бебі застосовують інтраназально по 2-4 промивання в кожний носовий хід щодня (при необхідності можна більше). Один флакон-крапельницю слід відокремити від інших, розкрити флакон, повернувши кришку за годинниковою стрілкою. Промивання носа у дитини раннього віку проводять у положенні лежачи. Повертають голову дитини набік. Попередньо слід звільнити порожнину носа від слизу. Розчин закопують у кожен носовий хід послідовно, злегка натискаючи на флакон (вводять кілька крапель або більше, якщо потрібно ретельніше очищення). Слід посадити дитину через кілька секунд, якщо необхідно, надлишки розчину і слиз слід видалити з порожнини носа. За необхідності процедуру можна повторити. Флакон закривають натисканням на кришку.РекомендуєтьсяГігієна порожнини носа при гострих та хронічних застудних захворюваннях носа, придаткових пазух та носоглотки, а також при алергічному риніті. Щоденна гігієна порожнини носа для збереження захисних властивостей слизової оболонки в умовах підвищеної сухості або забруднення повітря (у т. ч. кондиціювання, центральне опалення та ін.). Гігієнічний засіб для профілактики інфекційних захворювань носа та носоглотки, а також запальних процесів після оперативних втручань.Протипоказання до застосуванняПідвищена чутливість до компонентів препарату.Умови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковка(на 1 мл): Іпратропія броміду моногідрат 0,6 мг, ксилометазоліну гідрохлорид 0,5 мг; Допоміжні речовини: Гліцерол (85%) 27,9 мг, динатрію едетату дигідрат 0,5 мг, хлористоводнева кислота концентрована до рН 4,5, гідроксид натрію до рН 4,5, вода до 1 мл.Опис лікарської формиПрозорий безбарвний або трохи пофарбований розчин практично без запаху.ХарактеристикаОтривін Комплекс - комплексний засіб, який застосовується при респіраторних захворюваннях з явищами риніту (нежить) *. Містить відразу 2 активні компоненти: Судинозвужувальний компонент – ксилометазолін (зменшує набряк та закладеність носа). Антихолінергічний компонент – іпратропія бромід (зупиняє перебіг із носа). Допомагає боротися відразу з 3 симптомами нежиті: закладеність носа набряк слизової перебіг з носа Препарат починає діяти через 5-10 хвилин і має стійкий ефект протягом 6-8 годин*. * Інструкція з медичного застосування препарату Отрівін Комплекс РУ № ЛП-002976 від 27.04.2015Фармакотерапевтична групаПротиконгестивний засібФармакокінетикаПри інтраназальному застосуванні іпратропія бромід та ксилометазоліну гідрохлорид мало абсорбуються та присутні у плазмі у незначних кількостях.ФармакодинамікаКсилометазолін відноситься до групи місцевих судинозвужувальних засобів (деконгестантів) з α-адреноміметичною дією, викликає звуження кровоносних судин слизової оболонки носа, усуваючи таким чином набряк та гіперемію слизової оболонки носоглотки. Знімає закладеність, полегшуючи носове дихання при ринітах. Іпратропія бромід має антихолінергічний ефект. При інтраназальному застосуванні знижує назальну секрецію, зупиняючи перебіг із носа за рахунок конкурентного інгібування холінергічних рецепторів, розташованих в епітелії носової порожнини. У терапевтичних концентраціях не подразнює слизову оболонку, не викликає її гіперемії. Препарат починає діяти через 5-10 хвилин і має стійкий ефект протягом 6-8 годин.Показання до застосуванняСимптоматичне лікування набряку та гіперемії носової порожнини, гострі респіраторні захворювання з явищами риніту (нежить), що супроводжується закладеністю, гострий алергічний риніт, поліноз, синусит.Протипоказання до застосуванняПідвищена чутливість до компонентів препарату, підвищена чутливість до атропіну або схожих сполук (гіосціамін, скополамін), глаукома, стан після транссфеноїдальної гіпофізектомії, хірургічні втручання на оболонках мозку (в анамнезі), вагітність та період грудного вигодовування, атрофічний.Вагітність та лактаціяЗастосування препарату при вагітності та у період грудного вигодовування протипоказане.Побічна діяКласифікація частоти виникнення побічних реакцій: дуже часто – понад 1/10 призначень (≥10%); часто – понад 1/100, але менш ніж 1/10 призначень (≥ 1 %, але ≤ 10 %); нечасто – більше 1/1000, але не менше 1/100 призначень (≥ 0,1 %, але ≤ 1 %); рідко – понад 1/10000, але менш ніж 1/1000 призначень (≥ 0,01 %, але ≤ 0,1 %); дуже рідко – менше 1/10000 призначень (≤ 0,01 %), включаючи окремі повідомлення та реакції з невідомою частотою (не може бути розрахована на підставі доступних даних). Порушення з боку імунної системи Частота невідома: гіперчутливість. Порушення з боку нервової системи Часто: порушення смаку, головний біль; Нечасто: порушення нюху, запаморочення, тремор; Дуже рідко: безсоння. Порушення органу зору: Нечасто: подразнення очей, сухість очей; Частота невідома: підвищення внутрішньоочного тиску, мідріаз,біль в очах, фотопсія, погіршення стану при закритокутовій глаукомі, порушення чіткості зорового сприйняття, розширення зіниці, гало ефект (наявність у полі зору райдужних кіл навколо джерела світла). Порушення з боку серця: Нечасто: прискорене серцебиття, надшлуночкова тахікардія; Дуже рідко: аритмічний пульс; Частота невідома: миготлива аритмія. Порушення з боку дихальної системи, органів грудної клітки та середостіння: Дуже часто: носова кровотеча, подразнення та/або сухість слизової оболонки носоглотки; Часто: відчуття печіння, поколювання, чхання, гіперсекреція; закладеність носа (при частому та/або тривалому застосуванні препарату), сухість у горлі, першіння у горлі, риналгія; Нечасто: носова виразка, чхання, біль у горлянці, кашель, дисфонія; Рідко: нежить; Частота невідома:дискомфорт в області приносових пазух, спазм гортані, набряк глотки. Порушення з боку шлунково-кишкового тракту: Часто: сухість у роті; Нечасто: диспепсія, нудота; Частота невідома: утруднене ковтання. Порушення з боку шкіри та підшкірних тканин: Частота невідома: свербіж, висипи на шкірі, кропив'янка. Порушення з боку нирок та сечовивідних шляхів: Частота невідома: утруднене сечовипускання. Загальні розлади та порушення у місці введення: Нечасто: дискомфорт, стомлюваність; Частота невідома: дискомфорт у грудній клітці, спрага. Алергічні реакції: Рідко: системні алергічні реакції (анафілактична реакція, ангіоневротичний набряк язика, губ та обличчя, ларингоспазм). Якщо будь-які вказані в інструкції побічні ефекти посилюються, або Ви помітили будь-які інші побічні ефекти, не зазначені в інструкції,повідомте про це лікаряВзаємодія з лікарськими засобамиПрепарат несумісний з одночасним прийомом інгібіторів моноаміноксидази (МАО), три- та тетрациклічних антидепресантів, а також у разі прийому зазначених препаратів протягом попередніх 2 тижнів. Симпатоміметичні препарати викликають вивільнення катехоламінів, у тому числі норадреналіну, що має судинозвужувальний ефект, внаслідок чого підвищується артеріальний тиск. При значному підвищенні артеріального тиску лікування препаратом Отрівін Комплекс слід відмінити, провести симптоматичне лікування. Застосування з три- та тетрациклічними антидепресантами може посилити симпатоміметичний ефект ксилометазоліну. При супутньому призначенні інших препаратів, що мають антихолінергічну активність, можливе посилення антихолінергічного ефекту і пратропію броміду.Вказані вище взаємодії вивчалися індивідуально для обох активних речовин, що входять до складу препарату Отривін Комплекс. У комбінації для обох активних речовин вищезгадані взаємодії не вивчалися.Спосіб застосування та дозиІнтраназально. Для пацієнтів старше 18 років: по 1 впорскування в кожний носовий хід 3 рази на день. Перерва між повторним застосуванням повинна становити щонайменше 6 годин. Добова доза не повинна перевищувати 3 впорскування в кожний носовий хід. Не обрізайте наконечник пристрою для дозування. Перед першим застосуванням спрею натиснути на помповий пристрій, що дозує, мінімум 4 рази. При подальшому використанні додаткова активація дозуючого пристрою не потрібна. Якщо спостерігається нерівномірне дозування спрею або перерва у використанні препарату становить понад 6 днів, необхідно повторно натиснути 4 рази на помповий пристрій для його активації. Препарат застосовують трохи більше 7 днів без консультації лікаря. Рекомендується припинити лікування відразу після усунення симптомів, навіть якщо це сталося раніше,ніж через 7 днів (максимальна тривалість терапії) з метою мінімізації ризику небажаних явищ. Тривале застосування ксилометазоліну може спричинити набряк слизової оболонки носа та підвищення секреції, що зумовлено розвитком підвищеної чутливості клітин до діючих речовин препарату, так званий зворотний ефект. Застосування у похилому віці: досвід застосування препарату у осіб віком від 70 років обмежений. Одне впорскування (140 мкл) препарату Отривін Комплекс містить близько 70 мкг ксилометазоліну гідрохлориду та 84 мкг іпратропію броміду.так званий зворотний ефект. Застосування у похилому віці: досвід застосування препарату у осіб віком від 70 років обмежений. Одне впорскування (140 мкл) препарату Отривін Комплекс містить близько 70 мкг ксилометазоліну гідрохлориду та 84 мкг іпратропію броміду.так званий зворотний ефект. Застосування у похилому віці: досвід застосування препарату у осіб віком від 70 років обмежений. Одне впорскування (140 мкл) препарату Отривін Комплекс містить близько 70 мкг ксилометазоліну гідрохлориду та 84 мкг іпратропію броміду.ПередозуванняПри назальному застосуванні препарату Отрівін Комплекс гостре передозування малоймовірне, т.к. всмоктування препарату дуже незначне. У разі передозування ксилометазоліну для клінічної картини характерні: запаморочення, нудота, потовиділення, зниження температури тіла, біль голови, брадикардія, порушення акомодації, артеріальна гіпертензія, пригнічення дихання, кома, судоми. Артеріальна гіпертензія може змінитись артеріальною гіпотензією. Симптоматичну терапію слід проводити під наглядом лікаря. При надмірному використанні іпратропію броміду передозування малоймовірне у зв'язку з вкрай незначним всмоктуванням речовини в кров, але може розвинутись сухість у роті, утруднення акомодації, тахікардія. Лікування симптоматичне. Значне передозування може спричинити симптоми,пов'язані з холінолітичною дією препарату з боку ЦНС, включаючи галюцинації, для усунення яких призначають інгібітори холінестерази. Відповідні підтримуючі заходи повинні вживатися за будь-яких підозр на передозування, при необхідності показане негайне симптоматичне лікування під наглядом лікаря. Ці заходи повинні містити спостереження за пацієнтом протягом шести годин. У разі тяжкого отруєння із зупинкою серця реанімаційні дії мають тривати не менше 1 години.Ці заходи повинні містити спостереження за пацієнтом протягом шести годин. У разі тяжкого отруєння із зупинкою серця реанімаційні дії мають тривати не менше 1 години.Ці заходи повинні містити спостереження за пацієнтом протягом шести годин. У разі тяжкого отруєння із зупинкою серця реанімаційні дії мають тривати не менше 1 години.Запобіжні заходи та особливі вказівкиАртеріальна гіпертонія, цукровий діабет, гіпертиреоз, феохромоцитома, стенокардія III – IV функціонального класу, обструкція шийки сечового міхура, стеноз міжсечовідної складки, гіперплазія передміхурової залози. Рекомендується дотримуватися обережності у лікуванні пацієнтів, схильних до носових кровотеч, з чутливістю до адренергічних засобів, які можуть призводити до появи таких симптомів, як порушення сну, запаморочення, тремор скелетної мускулатури, аритмія, підвищення артеріального тиску; паралітичної непрохідності кишечника та пацієнтів з муковісцидозом. Рекомендується бути обережним при застосуванні препарату у пацієнта, який має в анамнезі реакції гіперчутливості негайного типу, включаючи кропивницю, ангіоневротичний набряк, висип, бронхоспазм, набряк гортані та анафілактичні реакції.Якщо у Вас є одне з перелічених захворювань, перед прийомом препарату обов'язково проконсультуйтеся з лікарем.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
209,00 грн
169,00 грн
Склад, форма випуску та упаковкаСклад (на 5 мл суспензії) Активна речовина парацетамол 120 мг. Допоміжні речовини: яблучна кислота 2,5 мг, камедь ксантанова 35,0 мг, мальтитол 3500,0 мг, сорбітол 70% кристалічний 666,5 мг, сорбітол 105,0 мг, лимонна кислота 1,0 мг, суміш ефірів парагідроксибен метил-, етил-, пропілпарагідроксибензоати натрію) 7,5 мг, ароматизатор полуничний L1005 5 5,0 мг, барвник азорубін 0,05 мг, вода до 5,0 мл.Опис лікарської формиСуспензія для вживання від рожевого до темно-рожевого кольору, непрозора, в'язка, полуничним запахом; в суспензії можуть бути присутніми з кристали.ХарактеристикаАналгетичний ненаркотичний засібФармакотерапевтична групаПрепарат має знеболювальні та жарознижувальні властивості. Блокує циклооксигеназу в центральній нервовій системі, впливаючи на центри болю та терморегуляції. Протизапальний ефект практично відсутній. Не впливає на стан слизової оболонки шлунково-кишкового тракту і водно-сольовий обмін, оскільки не впливає на синтез простагландинів у периферичних тканинах.ФармакокінетикаАбсорбція висока – Панадол швидко та практично повністю всмоктується із шлунково-кишкового тракту. Зв'язок із білками плазми близько 15%. Пік концентрації у плазмі досягається через 30-60 хвилин. Розподіл парацетамолу у рідинах організму відносно рівномірний. Метаболізується переважно у печінці з утворенням кількох метаболітів. У новонароджених перших двох днів життя та у дітей 3-10 років основним метаболітом парацетамолу є сульфат парацетамолу, у дітей 12 років і старше – кон'югований глюкуронід. Частина препарату (приблизно 17%) піддається гідроксилювання з утворенням активних метаболітів, які кон'югують із глутатіоном. При нестачі глутатіону ці метаболіти парацетамолу можуть блокувати ферментні системи гепатоцитів та викликати їхній некроз. Період напіввиведення прийому терапевтичної дози становить від 2-3 години. При прийомі терапевтичних доз 90-100% прийнятої дози виділяється на сечу протягом одного дня. Основна кількість препарату виділяється після кон'югації у печінці. У незміненому вигляді виділяється трохи більше 3% отриманої дози парацетамолу.ІнструкціяДля прийому всередину. Перед використанням вміст флакона необхідно добре збовтати протягом не менше 10 секунд. Мірний шприц, вкладений усередину упаковки, дозволяє правильно іраціонально дозувати препарат. Доза препарату залежить від віку та маси тіла дитини. Діти (від 3 місяців до 12 років) Максимальна разова доза – 15 мг/кг маси тіла. Максимальна добова доза – 60 мг/кг маси тіла. Частота прийому не більше 3-4 разів на добу. При необхідності можна давати дитині рекомендовану дозу кожні 4-6 годин, але не більше ніж 4 дози протягом 24 годин. В інших випадках перед прийомом препарату "Дитячий Панадол" необхідна консультація лікаря. Тривалість застосування без консультації лікаря – 3 дні. Не перевищуйте рекомендовану дозу! При випадковому перевищенні рекомендованої дози слід негайно звернутися до лікаря, навіть якщо дитина почувається добре, оскільки існує ризик розвитку ураження печінки (див. "Передозування"). Якщо при прийомі препарату стан дитини не покращується, зверніться до лікаря.Показання до застосуванняЗастосовують у дітей від 3 місяців до 12 років як: жарознижувальний засіб - для зниження підвищеної температури тіла на тлі застудних захворювань, грипу та дитячих інфекційних захворювань (вітряна віспа, свинка, кір, краснуха, скарлатина та ін.); знеболювального засобу при зубному болю, у тому числі при прорізуванні зубів, головному болі, вушному болі при отіті та при болі в горлі. Для дітей 2-3 місяці життя можливий одноразовий прийом для зниження температури після вакцинації. Якщо температура не знижується, потрібна консультація лікаря.Протипоказання до застосуванняПідвищена чутливість до парацетамолу або іншого інгредієнта препарату; виражені порушення функції печінки чи нирок; період новонародженеПобічна діяУ рекомендованих дозах препарат добре переноситься. Нижченаведені побічні ефекти виявлені спонтанно в ході післяреєстраційного застосування препарату. Побічні ефекти класифіковані за системами органів та частотою. Частота побічних ефектів визначена таким чином: дуже часто (більше або дорівнює 1/10), часто (більше або дорівнює 1/100 і менше 1/10), нечасто (більше або одно 1/1000 і менше 1/100), рідко ( більше або дорівнює 1/10 000 і менше 1/1000) і дуже рідко (більше або 1/100 000 і менше 1/10 000). Алергічні реакції: Дуже рідко - у вигляді висипань на шкірі, свербежу, кропив'янці, ангіоневротичного набряку, синдрому Стівенса-Джонсона, анафілаксії; З боку системи кровотворення: Дуже рідко – тромбоцитопенія, анемія, лейкопенія; З боку дихальної системи: Дуже рідко – бронхоспазм (у пацієнтів з гіперчутливістю до ацетилсаліцилової кислоти та інших нестероїдних протизапальних препаратів); З боку гепатобіліарної системи: Дуже рідко – порушення функції печінки. Іноді можливі нудота, блювання, біль у ділянці шлунка. При виникненні будь-якого з перелічених побічних ефектів припиніть прийом препарату і негайно зверніться до лікаря.Взаємодія з лікарськими засобамиЯкщо дитина вже приймає інші препарати, до початку прийому препарату "Дитячий Панадол" слід звернутися за консультацією до лікаря. Барбітурати, карбамазепін, фенітоїн, дифенін, примідон та інші протисудомні засоби, етанол, рифампіцин, зидовудин, флумецинол, фенілбутазон, бутадіон, препарати звіробою продірявленого та інші індуктори мікросомального окиснення збільшують продукцію (5 г і більше). Інгібітори мікросомальних ферментів печінки знижують ризик гепатотоксичної дії. Під впливом парацетамолу час виведення левоміцетину (хлорамфеніколу) збільшується у 5 разів, внаслідок чого зростає ризик отруєння левоміцетином (хлорамфеніколом). При регулярному прийомі протягом тривалого часу препарат посилює дію непрямих антикоагулянтів (варфарин та інші кумарини), що збільшує ризик кровотечі. Епізодичний прийом разової дози препарату не впливає на дію непрямих антикоагулянтів. Метоклопрамід і домперидон збільшують, а колестірамін знижує швидкість всмоктування парацетамолу. Препарат може знижувати ефективність урикозуричних препаратів.ПередозуванняСимптоми: протягом перших 24 годин після передозування нудота, блювання, біль у шлунку, пітливість, блідість шкірних покривів, анорексія. Через 1-2 доби визначаються ознаки ураження печінки (болючість у печінці, підвищення активності "печінкових" ферментів). Можливий розвиток порушення вуглеводного обміну та метаболічного ацидозу. У дорослих пацієнтів ураження печінки розвивається після прийому більше 10 г парацетамолу у дітей – при прийомі понад 125 мг/кг маси тіла дитини. За наявності факторів, що впливають на токсичність парацетамолу для печінки (див. розділ "Взаємодія з іншими лікарськими засобами", "Особливі вказівки"), ураження печінки можлива після прийому 5 і більше грамів парацетамолу. У тяжких випадках передозування внаслідок печінкової недостатності може розвинутись енцефалопатія (порушення функції мозку), кровотечі, гіпоглікемія, набряк мозку, аж до летального результату. Можливий розвиток гострої ниркової недостатності з гострим тубулярним некрозом, характерними ознаками якого є біль у ділянці нирок, гематурія (домішка крові або еритроцитів у сечі), протеїнурія (підвищений вміст білка в сечі), при цьому важке ураження печінки може бути відсутнім. Відзначалися випадки порушення серцевого ритму, панкреатиту. При тривалому застосуванні з перевищенням рекомендованої дози може спостерігатися гепатотоксична та нефротоксична дія (ниркова колька, неспецифічна бактеріурія, інтерстиціальний нефрит, папілярний некроз). При підозрі на передозування, навіть при відсутності виражених перших симптомів, необхідно припинити застосування препарату та негайно звернутися за лікарською допомогою. Протягом 1 години після передозування рекомендується промивання шлунка та прийом ентеросорбентів (активоване вугілля, поліфепан). Слід визначити рівень парацетамолу в плазмі крові, але не раніше ніж через 4 години після передозування (раніше результати недостовірні). Введення ацетилцистеїну протягом 24 годин після передозування. Максимальна захисна дія забезпечується протягом перших 8 годин після передозування, згодом ефективність антидоту різко падає. При необхідності вводять ацетилцистеїн внутрішньовенно. За відсутності блювоти до надходження пацієнта до стаціонару можливе застосування метіоніну.Необхідність у проведенні додаткових терапевтичних заходів (подальше введення метіоніну, внутрішньовенне введення ацетилцистеїну) визначається залежно від концентрації парацетамолу в крові, а також від часу, що минув після його прийому. Лікування пацієнтів із серйозним порушенням функції печінки через 24 години після прийому парацетамолу повинно проводитися спільно з фахівцями токсикологічного центру або спеціалізованого відділення захворювань печінки.Лікування пацієнтів із серйозним порушенням функції печінки через 24 години після прийому парацетамолу повинно проводитися спільно з фахівцями токсикологічного центру або спеціалізованого відділення захворювань печінки.Лікування пацієнтів із серйозним порушенням функції печінки через 24 години після прийому парацетамолу повинно проводитися спільно з фахівцями токсикологічного центру або спеціалізованого відділення захворювань печінки.Запобіжні заходи та особливі вказівкиЗастосовувати з обережністю при порушенні функції печінки (в т.ч. синдромі Жильбера), нирок, генетичній відсутності ферменту глюкозо-6-фосфатдегідрогенази, тяжких формах захворювань крові (важка форма анемії, лейкопенії, тромбоцитопенії). За наявності якогось із перелічених захворювань перед прийомом препарату слід проконсультуватися з лікарем.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
184,00 грн
152,00 грн
Склад, форма випуску та упаковкаДіюча речовина: парацетамол 500 мг Допоміжні речовини: крохмаль кукурудзяний – 21.4 мг, крохмаль прежелатинізований – 50 мг, калію сорбат – 0.6 мг, повідон – 2 мг, тальк – 15 мг, стеаринова кислота – 5 мг, тріацетин – 0.83 мг, гіпромеллоза.Опис лікарської формиТаблетки, вкриті плівковою оболонкою білого кольору, капсулоподібної форми з плоским краєм, на одній стороні таблетки методом тиснення нанесений знак у вигляді трикутника, з іншого боку – ризику.ХарактеристикаАналгетичний ненаркотичний засібФармакотерапевтична групаАналгетик-антипіретик. Чинить аналгетичну та жарознижувальну дію. Блокує ЦОГ-1 та ЦОГ-2 переважно у ЦНС, впливаючи на центри болю та терморегуляції. Протизапальний ефект практично відсутній. Не викликає подразнення слизової оболонки шлунка і кишечника. Не впливає на водно-сольовий обмін, оскільки не впливає на синтез простагландинів у периферичних тканинах.ФармакокінетикаВсмоктування та розподіл Абсорбція - висока, Cmax досягається через 0.5-2 год і становить - 5-20 мкг/мл. Зв'язок із білками плазми – 15%. Проникає через гематоенцефалічний бар'єр. Менше 1% від прийнятої матір'ю, що годує, дози парацетамолу проникає в грудне молоко. Терапевтично ефективна концентрація парацетамолу у плазмі досягається при його призначенні у дозі 10-15 мг/кг. Метаболізм та виведення Метаболізується в печінці (90-95%): 80% вступає в реакції кон'югації з глюкуроновою кислотою та сульфатами з утворенням неактивних метаболітів; 17% піддається гідроксилювання з утворенням 8 активних метаболітів, які кон'югують з глутатіоном з утворенням вже неактивних метаболітів. При нестачі глутатіону ці метаболіти можуть блокувати ферментні системи гепатоцитів та викликати їхній некроз. У метаболізмі також бере участь ізофермент CYP 2E1. T1/2 - 1-4 год. Виводиться нирками у вигляді метаболітів, переважно кон'югатів, лише 3% у незміненому вигляді. Фармакокінетика в особливих клінічних випадках У хворих похилого віку знижується кліренс препарату і збільшується T1/2.ІнструкціяДорослим (включаючи літніх) препарат призначають по 500 мг-1 г (1-2 таб.) до 4 разів на добу, якщо необхідно. Інтервал між прийомами – не менше 4 год, разову дозу (2 таб.) можна приймати не частіше 4 разів (8 таб.) протягом 24 год. Дітям віком 6-9 років призначають по 1/2 таб. 3-4 рази на добу, якщо необхідно. Інтервал між прийомами – не менше 4 год. Максимальна разова доза для дітей 6-9 років – 1/2 таб. (250 мг), максимальна добова – 2 таб. (1 г). Дітям віком 9-12 років призначають по 1 таб. до 4 разів на добу, якщо необхідно. Інтервал між прийомами – не менше 4 год, разову дозу (1 таб.) можна приймати не частіше 4 разів (4 таб.) протягом 24 год. Препарат не рекомендується застосовувати більше 5 днів як знеболюючий та більше 3 днів жарознижувального засобу без призначення та спостереження лікаря. Збільшення добової дози препарату або тривалість лікування можливі лише під наглядом лікаря.Показання до застосуванняСимптоматична терапія: больового синдрому: головний біль, мігрень, зубний біль, біль у горлі, біль у попереку, біль у м'язах, болючі менструації; гарячкового синдрому (як жарознижувальний засіб): підвищена температура тіла на тлі застудних захворювань та грипу. Препарат призначений для зменшення болю на момент використання та на прогресування захворювання не впливає.Протипоказання до застосуванняДитячий вік віком до 6 років; - підвищена чутливість до компонентів препарату.Вагітність та лактаціяЗ обережністю та лише під контролем лікаря слід застосовувати препарат при вагітності та в період лактації.Побічна діяУ рекомендованих дозах препарат добре переноситься. Алергічні реакції: іноді – висипання на шкірі, свербіж, набряк Квінке. З боку системи кровотворення: рідко – анемія, тромбоцитопенія, метгемоглобінемія. З боку сечовидільної системи: при тривалому застосуванні у високих дозах – ниркова колька, неспецифічна бактеріурія, інтерстиціальний нефрит, папілярний некроз.Взаємодія з лікарськими засобамиТривале спільне використання парацетамолу та інших нестероїдних протизапальних засобів підвищує ризик розвитку "анальгетичної" нефропатії та ниркового папілярного некрозу, настання термінальної стадії ниркової недостатності. Одночасне тривале призначення парацетамолу у високих дозах та саліцилатів підвищує ризик розвитку раку нирки або сечового міхура. Дифлунісал підвищує плазмову концентрацію парацетамолу на 50%, що підвищує ризик розвитку гепатотоксичності. Мієлотоксичні лікарські засоби посилюють прояви гематотоксичності препарату. Препарат прийому протягом тривалого часу посилює ефект непрямих антикоагулянтів (варфарин та інші кумарини), що збільшує ризик кровотеч. Індуктори ферментів мікросомального окиснення в печінці (барбітурати, фенітоїн, карбамазепін, рифампіцин, зидовудін, фенітоїн, етанол, флумецинол, фенілбутазон та трициклічні антидепресанти) підвищують ризик гепатотоксичної дії при передозуваннях. Інгібітори мікросомального окиснення (циметидин) знижують ризик гепатотоксичної дії. Метоклопрамід і домперидон збільшують, а колестірамін знижує швидкість всмоктування парацетамолу. Етанол при одночасному застосуванні з парацетамолом сприяє розвитку гострого панкреатиту. Препарат може знижувати активність урикозуричних препаратів.ПередозуванняПрепарат слід приймати лише у дозах, що рекомендуються. У разі перевищення рекомендованої дози слід негайно звернутися за медичною допомогою, навіть за хорошого самопочуття, оскільки існує ризик відстроченого серйозного пошкодження печінки. Поразка печінки у дорослих можлива при прийомі ≥ 10 г парацетамолу. Прийом ≥ 5 г парацетамолу може призвести до ураження печінки у пацієнтів, які мають наступні фактори ризику: тривале лікування карбамазепіном, фенобарбіталом, фенітоїном, примідоном, рифампіцином, препаратами звіробою продірявленого або іншими препаратами, що стимулюють ферменти печінки; регулярне вживання алкоголю у надлишкових кількостях; можливо мають недостатність глутатіону (при порушенні харчування, муковісцидозі, ВІЛ-інфекції, при голодуванні та виснаженні). Симптомами гострого отруєння парацетамолом є нудота, блювання, біль у шлунку, пітливість, блідість шкірних покривів. Через 1-2 доби визначаються ознаки ураження печінки (болючість у печінці, підвищення активності печінкових ферментів). У тяжких випадках передозування розвивається печінкова недостатність, може розвинутись гостра ниркова недостатність із тубулярним некрозом (у т.ч. за відсутності тяжкого ураження печінки), аритмія, панкреатит, енцефалопатія та коматозний стан. Гепатотоксичний ефект у дорослих виявляється при прийомі ≥ 10 г парацетамолу. Лікування: припинити застосування препарату та негайно звернутися до лікаря. Рекомендується промивання шлунка та прийом ентеросорбентів (активоване вугілля, поліфепан); введення донаторів SH-груп і попередників синтезу глутатіону - метіоніну через 8-9 год після передозування та N-ацетилцистеїну - через 12 год. концентрації парацетамолу в крові, а також від часу, який минув після його прийому. Лікування пацієнтів із серйозним порушенням функції печінки через 24 години після прийому парацетамолу повинно проводитися спільно з фахівцями токсикологічного центру або спеціалізованого відділення захворювань печінки.Запобіжні заходи та особливі вказівкиЗ обережністю слід застосовувати препарат при нирковій та печінковій недостатності, доброякісних гіпербілірубінеміях (в т.ч. синдромі Жильбера), вірусному гепатиті, дефіциті глюкозо-6-фосфатдегідрогенази, алкогольному ураженні печінки, алкоголізмі, у літньому віці, при вагітності.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
194,00 грн
157,00 грн
Склад, форма випуску та упаковкаАктивна речовина парацетамол 500 мг. Допоміжні речовини: сорбітол 50 мг, натрію сахаринат 10 мг, натрію гідрокарбонат 1342 мг, повідон 1 мг, лаурилсульфат натрію 0,1 мг, диметикон 1 мг, лимонна кислота 925 мг, натрію карбонат 134,2 мг.Опис лікарської формиПлоскі білі таблетки зі скошеним по колу краєм, з ризиком на одній стороні. Поверхня з обох боків таблетки може бути трохи шорсткою.ХарактеристикаАналгетичний ненаркотичний засібФармакотерапевтична групаПрепарат має знеболювальні та жарознижувальні властивості. Блокує ЦОГ1 та ЦОГ2 переважно у ЦНС, впливаючи на центри болю та терморегуляції. Протизапальний ефект практично відсутній. Не викликає подразнення слизової оболонки шлунка і кишечника. Не впливає на водно-сольовий обмін, оскільки не впливає на синтез простагландинів у периферичних тканинах.ФармакокінетикаАбсорбція - висока, ТСmах досягається через 0.5-2 год; Стах - 5-20 мкг/мл. Зв'язок із білками плазми -15%. Проникає через гематоенцефалічний бар'єр. Менше 1% від прийнятої матері-годувальниці дози парацетамолу проникає в грудне молоко. Терапевтично ефективна концентрація парацетамолу у плазмі досягається при його призначенні у дозі 10-15 мг/кг. Метаболізується в печінці (90-95%): 80% вступає в реакції кон'югації з глюкуроновою кислотою та сульфатами з утворенням неактивних метаболітів; 17% піддається гідроксилювання з утворенням 8 активних метаболітів, які кон'югують з глутатіоном з утворенням вже неактивних метаболітів. При нестачі глутатіону ці метаболіти можуть блокувати ферментні системи гепатоцитів та викликати їхній некроз. У метаболізмі препарату також бере участь ізофермент СУР2Е1. Період напіввиведення (Т1/2) – 1-4 год. Виводиться нирками у вигляді метаболітів, переважно кон'югатів, лише 3 % у незміненому вигляді. У хворих похилого віку знижується кліренс препарату і збільшується період напіввиведення.ІнструкціяВсередину. «Панадол®», таблетки розчинні, перед прийомом слід розчинити не менше ніж 100 мл (півсклянки) води. Дорослі (включаючи літніх) 1-2 таблетки (0,5 - 1 г) до 4 разів на добу, при необхідності. Максимальна разова доза – 2 таблетки (1 г). Максимальна добова доза – 8 таблеток (4 г). Інтервал між прийомами – не менше 4 годин. Діти Дозу розраховують, виходячи з маси тіла дитини: максимальна разова доза – 15 мг/кг маси тіла, максимальна добова доза – 60 мг/кг маси тіла. Діти (6-9 років): 1/2 таблетки (250 мг) до 4 разів на добу, при необхідності. Максимальна разова доза – 1/2 таблетки (250 мг). Максимальна добова – 2 таблетки (1 г). Інтервал між прийомами – не менше 4 годин. Діти (9-12 років): 1 таблетка (500 мг) до 4 разів на добу, при необхідності. Максимальна разова доза – 1 таблетка (500 мг). Максимальна добова доза – 4 таблетки (2 г). Інтервал між прийомами – не менше 4 годин. У дорослих препарат не рекомендується застосовувати більше 5 днів як знеболюючий засіб і більше 3 днів як жарознижувальний засіб без призначення та спостереження лікаря. У дітей препарат не рекомендується застосовувати більше 3 днів без призначення та спостереження лікаря. Не перевищувати вказану дозу. У разі перевищення рекомендованої дози негайно зверніться до лікаря, навіть якщо ви почуваєтеся добре, оскільки існує ризик відстроченого серйозного пошкодження печінки. Збільшення добової дози препарату або тривалість лікування можливі лише під наглядом лікаря.Показання до застосування«Панадол®» застосовується для полегшення головного болю, мігрені, зубного болю, біль у горлі, біль у попереку, біль у м'язах, болючих менструаціях. «Панадол®» також застосовується для симптоматичного лікування гарячкового синдрому (як жарознижувальний засіб); при підвищеній температурі тіла фоні «простудних» захворювань та грипу. Препарат призначений для зменшення болю на момент застосування та на прогресування захворювання не впливає.Протипоказання до застосуванняГіперчутливість; дитячий вік до 6 роківВагітність та лактаціяЗа даними епідеміологічних досліджень серед вагітних парацетамол не чинить несприятливих ефектів при застосуванні у рекомендованих дозах під час вагітності. Проте застосування під час вагітності можливе лише після консультації з лікарем. Парацетамол проникає у грудне молоко у незначній кількості. Згідно з опублікованими даними застосування під час грудного вигодовування не протипоказане.Побічна діяУ рекомендованих дозах препарат добре переноситься. Нижченаведені побічні ефекти виявлені спонтанно в ході післяреєстраційного застосування препарату. Побічні ефекти класифіковані за системами органів та частотою. Частота побічних ефектів визначена таким чином: дуже часто (більше або дорівнює 1/10), часто (більше або дорівнює 1/100 і менше 1/10), нечасто (більше або одно 1/1000 і менше 1/100), рідко ( більше або дорівнює 1/10 000 і менше 1/1000) і дуже рідко (більше або 1/100 000 і менше 1/10 000). Алергічні реакції: Дуже рідко - у вигляді висипань на шкірі, свербежу, ангіоневротичного набряку, синдрому Стівенса-Джонсона, анафілаксії; З боку системи кровотворення: Дуже рідко – тромбоцитопенія, метгемоглобінемія, гемолітична анемія; З боку дихальної системи: Дуже рідко – бронхоспазм (у пацієнтів з гіперчутливістю до ацетилсаліцилової кислоти та інших нестероїдних протизапальних препаратів); З боку гепатобіліарної системи: Дуже рідко – порушення функції печінки. При тривалому застосуванні у високих дозах підвищується ймовірність порушення функції печінки та нирок (ниркова колька, неспецифічна бактеріурія, інтерстиціальний нефрит, папілярний некроз), необхідний контроль картини крові. При виникненні будь-якого з перелічених побічних ефектів припиніть прийом препарату і негайно зверніться до лікаря.Взаємодія з лікарськими засобамиТривале спільне застосування парацетамолу та нестероїдних протизапальних засобів підвищує ризик розвитку "анальгетичної" нефропатії та ниркового папілярного некрозу, настання термінальної стадії ниркової недостатності. Одночасне тривале застосування парацетамолу у високих дозах та саліцилатів підвищує ризик розвитку раку нирки або сечового міхура. При регулярному прийомі протягом тривалого часу препарат посилює дію непрямих антикоагулянтів (варфарин та інші кумарини), що збільшує ризик кровотечі. Епізодичний прийом разової дози препарату не впливає на дію непрямих антикоагулянтів. Дифлунісал підвищує плазмову концентрацію парацетамолу на 50%, що підвищує ризик розвитку гепатотоксичності. Барбітурати, карбамазепін, фенітоїн, примідон, етанол, рифампіцин, зидовудин, флумецинол, фенілбутазон, препарати звіробою продірявленого, трициклічні антидепресанти та інші індуктори мікросомального окиснення збільшують продукцію гідроксилованих активних метаболітов ). Інгібітори мікросомальних ферментів печінки (циметидин) знижують ризик гепатотоксичної дії. Під впливом парацетамолу час виведення хлорамфеніколу збільшується у 5 разів. Одночасний прийом парацетамолу та алкогольних напоїв підвищує ризик розвитку ураження печінки та гострого панкреатиту. Метоклопрамід і домперидон збільшують,а колестирамін знижує швидкість всмоктування парацетамолу. Препарат може знижувати ефективність урикозуричних препаратів.ПередозуванняСимптоми: протягом перших 24 годин після передозування – нудота, блювання, біль у шлунку, пітливість, блідість шкірних покривів, анорексія. Через 1-2 доби визначаються ознаки ураження печінки (болючість у печінці, підвищення активності «печінкових» ферментів). Можливий розвиток порушення вуглеводного обміну та метаболічного ацидозу. У дорослих пацієнтів ураження печінки розвивається після прийому понад 10 г парацетамолу. За наявності факторів, що впливають на токсичність парацетамолу для печінки (див. розділ "Взаємодія з іншими препаратами", "Особливі вказівки") ураження печінки можливе після прийому 5 і більше грамів парацетамолу. У тяжких випадках передозування внаслідок печінкової недостатності може розвинутись енцефалопатія (порушення функції мозку), кровотечі, гіпоглікемія, набряк мозку, аж до летального результату. Можливий розвиток гострої ниркової недостатності з гострим тубулярним некрозом, характерними ознаками якого є біль у ділянці нирок, гематурія (домішка крові або еритроцитів у сечі), протеїнурія (підвищений вміст білка в сечі), при цьому важке ураження печінки може бути відсутнім. Відзначалися випадки порушення серцевого ритму, панкреатиту. При підозрі на передозування, навіть при відсутності виражених перших симптомів, необхідно припинити застосування препарату та негайно звернутися за лікарською допомогою. Протягом 1 години після передозування рекомендується промивання шлунка та прийом ентеросорбентів (активоване вугілля, поліфепан). Слід визначити рівень парацетамолу в плазмі крові, але не раніше ніж через 4 години після передозування (раніше результати недостовірні). Введення ацетилцистеїну протягом 24 годин після передозування. Максимальна захисна дія забезпечується протягом перших 8 годин після передозування, згодом ефективність антидоту різко падає. При необхідності вводять ацетилцистеїн внутрішньовенно. За відсутності блювоти до надходження пацієнта до стаціонару можливе застосування метіоніну.Необхідність у проведенні додаткових терапевтичних заходів (подальше введення метіоніну, внутрішньовенне введення ацетилцистеїну) визначається залежно від концентрації парацетамолу в крові, а також від часу, що минув після його прийому. Лікування пацієнтів із серйозним порушенням функції печінки через 24 години після прийому парацетамолу повинно проводитися спільно з фахівцями токсикологічного центру або спеціалізованого відділення захворювань печінки.Лікування пацієнтів із серйозним порушенням функції печінки через 24 години після прийому парацетамолу повинно проводитися спільно з фахівцями токсикологічного центру або спеціалізованого відділення захворювань печінки.Лікування пацієнтів із серйозним порушенням функції печінки через 24 години після прийому парацетамолу повинно проводитися спільно з фахівцями токсикологічного центру або спеціалізованого відділення захворювань печінки.Запобіжні заходи та особливі вказівкиЗастосовувати з обережністю при нирковій та печінковій недостатності, доброякісних гіпербілірубінеміях (в т.ч. синдромі Жильбера), вірусному гепатиті, дефіциті глюкозо-6-фосфатдегідрогенази, алкогольному ураженні печінки, алкоголізмі, похилому віці.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
806,00 грн
355,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. Діюча речовина: ропініролу гідрохлорид – 2.28 мг (еквівалентно – 2 мг ропініролу відповідно); Допоміжні речовини: гіпромелоза-2208, рицинова олія гідрогенізована, кармелоза натрію, повідон-К29-32, мальтодекстрин, магнію стеарат, лактози моногідрат, кремнію діоксид колоїдний, манітол, заліза [III] оксид (ж1тий) Оболонка таблетки: гіпромелоза-2910, титану діоксид (Е171), макрогол-400, заліза [П] оксид (червоний) (Е172), заліза [III] оксид (жовтий) (Е172). По 21 таблетці дозуванням 2 мг у блістері з ПВХ/ПХТФЕ/А1 або ПВХ/ПХТФЕ/ПВХ/А1. По 2 блістери разом з інструкцією із застосування в картонній пачці. По 14 таблеток (всіх дозувань) у блістері з ПВХ/ПХТФЕ/А1 або ПВХ/ПХТФЕ/ПВХ/А1. По 2 або 6 блістерів разом з інструкцією із застосування в картонній пачці.Опис лікарської формиДвоопуклі таблетки рожевого кольору капсулоподібної форми, покриті плівковою оболонкою, з гравіюванням GS на одній стороні, і гравіюванням 3V2 - на іншій.Фармакотерапевтична групаПротипаркінсонічний засіб, агоніст дофаміну.ФармакокінетикаФармакокінетика ропініролу подібна у здорових людей, пацієнтів із хворобою Паркінсона та пацієнтів із синдромом неспокійних ніг і відрізняється залежно від лікарської форми. Всмоктування. Біодоступність ропініролу після перорального прийому невисока і становить приблизно 50% (36%-57%). Після прийому внутрішньо ропініролу в таблетках уповільненого вивільнення його концентрація в плазмі підвищується повільно, середній час досягнення максимальної концентрації (Тmax) становить 6 год. багатою жирами, спостерігалося підвищення системної експозиції ропініролу, при цьому відзначалося збільшення площі під кривою "концентрація-час" (AUC) та максимальної концентрації (Cmax) на 20% і 44% відповідно, Тmax подовжувалося на 3 год. Однак у клінічних дослідженнях ефективності та безпеки ропінірол приймався незалежно від їди. Зв'язування з білками плазми та розподіл. Зв'язування з білками плазми низьке (10-40%). Завдяки високій ліпофільності ропінірол характеризується великим обсягом розподілу (приблизно 7 л/кг). Метаболізм. Ропінірол головним чином метаболізується ізоферментом CYP1A2. Метаболіт ропініролу в основному виводиться нирками. Виведення. У середньому період напіввиведення ропініролу із системного кровотоку становить близько 6 год. Збільшення тривалості системної дії ропініролу (Сmах та AUC) приблизно пропорційно збільшенню дози. Немає відмінностей у виведенні ропініролу після одноразового прийому дози внутрішньо або при регулярному застосуванні. Особливі групи пацієнтів Пацієнти похилого віку Кліренс ропініролу після прийому внутрішньо знижується приблизно на 15% у літніх пацієнтів віком 65 років і старше порівняно з молодшими пацієнтами. Корекція дози у даної категорії пацієнтів не потрібна. Пацієнти з порушенням функції нирок Фармакокінетичні показники не змінюються у пацієнтів з порушенням функції нирок легкого та середнього ступеня та хворобою Паркінсона. У пацієнтів з кінцевою стадією ниркової недостатності, які перебувають на постійному гемодіалізі, кліренс ропініролу при внутрішньому прийомі знижується приблизно на 30%.ФармакодинамікаРопінірол є ефективним і високоселективним неерголіновим агоністом дофамінових D2-, D3-рецепторів, який має периферичну та центральну дію. Препарат не діє на пресинаптичні дофамінергічні нейрони чорної речовини, що руйнуються, і діє безпосередньо як синтетичний нейротрансмітгер. Таким чином, ропінірол зменшує ступінь гіподинамії, ригідності та тремору, які є симптомами паркінсонізму. Фармакодинаміка Ропінірол компенсує дефіцит дофаміну в системах чорної речовини та смугастого тіла за допомогою стимулювання дофамінових рецепторів у смугастому тілі. Ропінірол посилює ефекти леводопи, включаючи контроль частоти феномена включення/вимкнення та ефект "кінця дози", пов'язані з тривалою терапією препаратами леводопи, і дозволяє зменшувати добову дозу леводопи. Ропінірол діє на рівні гіпоталамуса і гіпофізу, інгібуючи секрецію пролактину.Показання до застосуванняХвороба Паркінсона: Монотерапія ранніх стадій захворювання у пацієнтів, які потребують дофамінергічної терапії, щоб відстрочити призначення препаратів леводопи. Як комбінована терапія у пацієнтів, які отримують препарати леводопи, з метою підвищення ефективності леводопи, включаючи контроль коливання («включення - вимкнення») та ефект «кінця дози» на тлі хронічної терапії леводопи, а також з метою зниження добової дози леводопи.Протипоказання до застосуванняПідвищена чутливість до ропініролу або будь-якого компонента препарату. Вагітність та лактація. Порушення функції печінки. Тяжкі порушення функції нирок (кліренс креатиніну менше 30 мл/хв), яким не проводиться регулярний гемодіаліз. Рідкісні спадкові захворювання: непереносимість лактози, лактазна недостатність, порушення всмоктування глюкози або галактози. Дитячий вік віком до 18 років. Гострий психоз. З обережністю: У зв'язку з фармакологічною дією ропініролу його слід призначати з обережністю пацієнтам з тяжкою серцево-судинною недостатністю. Ропінірол можна призначати пацієнтам із психотичним розладом в анамнезі лише у тих випадках, якщо очікувана користь від його застосування перевищує потенційний ризик.Побічна діябажані реакції описані нижче за системами органів та частотою. Критерії частоти небажаних реакцій: дуже часто (>1/10), часто (>1/100,1/1000,1/10 000, Дані клінічних досліджень у пацієнтів із хворобою Паркінсона З боку психіки: Часто – Галлюцинації – Галлюцинації, сплутаність свідомості. З боку нервової системи: Дуже часто – Сонливість – Дискінезія. Часто – запаморочення (аж до сильного) – сонливість, запаморочення (аж до сильного). З боку серцево-судинної системи: Часто – ортостатична гіпотензія, зниження артеріального тиску. Іноді – ортостатична гіпотензія, зниження артеріального тиску. З боку шлунково-кишкового тракту: Дуже часто – Нудота. Часто – біль у животі, диспепсія, блювання, запор. Нудота, запор. Загальні та місцеві реакції: Часто - Периферичні набряки (включаючи набряки ніг) - Периферичні набряки. У пацієнтів із прогресуючою формою захворювання, які приймають «Реквіп Модутаб» у комбінації з препаратами леводопи, у період титрації дози можуть розвиватися порушення координації рухів. Було показано, що відміна препаратів леводопи може спричинити зменшення даної симптоматики. Постмаркетингові дані З боку імунної системи: Дуже рідко - реакції гіперчутливості, включаючи кропив'янку, ангіоневротичний набряк, висипання та свербіння. Порушення з боку психіки: Іноді – психотичні стани, включаючи делірій та марення. Розлади сприйняття, включаючи ілюзії (за винятком галюцинації). Підвищення імпульсивності, підвищення лібідо, включаючи гіперсексуальність, патологічний потяг до азартних ігор. З боку нервової системи: Дуже рідко - виражена сонливість, епізоди раптового засипання (як і у разі застосування інших дофамінергічних засобів, ці симптоми дуже рідко реєструвалися у пацієнтів із хворобою Паркінсона. При зниженні дози або відміни препарату всі симптоми зникали. У більшості випадків застосовувалися супутні. седативні препарати). З боку серцево-судинної системи: Часто – ортостатична гіпотензія, зниження артеріального тиску.Взаємодія з лікарськими засобамиТипові нейролептики та інші дофамінові антагоністи центральної дії, такі як сульпірид або метоклопрамід, можуть зменшувати ефективність ропініролу і, отже, слід уникати одночасного призначення цих препаратів з ропініролом. Не відзначено фармакокінетичної взаємодії між ропініролом і леводопою або домперидоном, яка потребувала б корекції доз цих препаратів. Ропінірол не взаємодіє з іншими препаратами, які часто використовуються для лікування хвороби Паркінсона. У пацієнтів з хворобою Паркінсона, які приймали одночасно дигоксин, не було виявлено взаємодії дигоксину з ропініролом, яке потребувало б корекції доз. Ропінірол в основному метаболізується ізоферментом CYP1A2 ферментної системи цитохрому Р450. Фармакокінетичні дослідження у пацієнтів з хворобою Паркінсона показали, що ципрофлоксацин збільшує Сmax та AUC ропініролу приблизно на 60% та 84% відповідно. У зв'язку з. цим, у пацієнтів, які отримують ропінірол, його доза повинна бути скоригована при призначенні та відміні препаратів, що інгібують ізофермент CYP1A2, наприклад, ципрофлоксацину, еноксацину або флувоксаміну. Фармакокінетичне дослідження лікарських взаємодій у пацієнтів із хворобою Паркінсона між ропініролом та теофіліном, що є субстратом ізоферменту CYP1A2, показало, що фармакокінетика препаратів не змінюється. У зв'язку з чим при одночасному застосуванні ропініролу з іншими субстратами ізоферменту СYP1А2 фармакокінетика ропініролу не змінюється. Підвищення концентрації ропініролу в плазмі спостерігалося у пацієнтів, які отримували естрогени у високих дозах. У пацієнтів, які отримують замісну гормональну терапію до початку лікування ропініролом, лікування ропініролом може бути розпочато за звичайною схемою. Однак у разі припинення замісної гормональної терапії або початку її під час терапії ропініролом може знадобитися корекція дози. Інформації про можливість взаємодії ропініролу та алкоголю немає. Як і у випадку з іншими препаратами центральної дії, пацієнти повинні бути попереджені про необхідність утриматися від алкоголю під час лікування ропініролом. Відомо, що нікотин індукує ізофермент CYP1A2, тому якщо пацієнт починає або припиняє куріння під час лікування ропініролом, може бути потрібна корекція дози.Спосіб застосування та дозиДорослі – всередину. Реквіп Модутаб слід приймати один раз на добу в один і той же час незалежно від прийому піци. Пігулки приймати повністю, не розжовуючи, не розламуючи. Необхідність титрування дози повинна розглядатися при пропуску дози (однієї та більше). Рекомендується зниження дози, якщо пацієнт відчуває сонливість на будь-якому етапі підбору дози. При розвитку інших небажаних реакцій необхідно зменшити дозу препарату з подальшим поступовим збільшенням дози. Рекомендується індивідуальний підбір дози відповідно до ефективності та переносимості препарату. Монотерапія. Початок лікування. Рекомендована стартова доза Реквіп Модутаб становить 2 мг один раз на добу протягом одного тижня. Згодом дозу збільшують на 2 мг з інтервалами щонайменше 1 тижня до 8 мг/день. Тиждень – 1/2/3/4. Добова доза – 2/4/6/8 мг. Підтримуюча доза. Якщо після добору дози терапевтичний ефект недостатньо виражений або нестійкий, можна продовжити збільшення добової дози препарату на 4 мг з інтервалами 1-2 тижні (до досягнення необхідного терапевтичного ефекту). Доза може бути змінена залежно від терапевтичного ефекту та збільшена до максимальної дози 24 мг 1 раз на добу. Комбінована терапія При використанні препарату «Реквіп Модутаб» у дозах, які використовуються під час монотерапії, у комбінації з препаратами леводопи, дозу леводопи можна поступово зменшити (залежно від клінічного ефекту). У клінічних дослідженнях у пацієнтів, які одночасно отримують «Реквіп Модутаб» у таблетках із уповільненим вивільненням, дозу леводопи поступово знижували приблизно на 30%. У пацієнтів з прогресуючою формою захворювання, які приймають «Реквіп Модутаб» у комбінації з препаратами леводопи, у період титрації дози ропініролу може виникнути дискінезія. Зниження дози препаратів леводопи може призводити до зменшення цієї симптоматики. Скасування терапії Як і у випадку з іншими дофамінергічними препаратами, Реквіп Модутаб слід скасовувати, поступово знижуючи добову дозу протягом не менше 1 тижня. Якщо лікування було перервано на 1 день і довше, то при відновленні терапії слід розглянути питання необхідності титрації дози. Особливі групи пацієнтів Літні пацієнти. Незважаючи на можливе зниження кліренсу препарату у пацієнтів віком 65 років та старше, титрацію дози ропініролу у даної категорії пацієнтів проводять як завжди. Пацієнти із порушеннями функції нирок. Порушення функції нирок легкого та середнього ступеня тяжкості. У пацієнтів з порушенням функції нирок легкого та середнього ступеня тяжкості (кліренс креатиніну 30-50 мл/хв) кліренс ропініролу не змінюється, корекція дози ропініролу не потрібна. Пацієнти з кінцевою стадією ниркової недостатності, які перебувають на гемодіалізі. Рекомендована початкова доза ропініролу становить 2 мг один раз на добу. Подальше збільшення дози має ґрунтуватися на оцінці переносимості та ефективності. Максимальна добова доза у пацієнтів, які перебувають на постійному гемодіалізі, становить 18 мг. Введення підтримуючих доз після проведення гемодіалізу не потрібне.ПередозуванняСимптоми: В основному, симптоми передозування ропініролу пов'язані з дофамінергічною дією (нудота, блювання, запаморочення, сонливість). Ці симптоми можуть коригуватися відповідним лікуванням антагоністами дофаміну, такими як типові нейролептики та метоклопрамід.Запобіжні заходи та особливі вказівкиПацієнтів слід попередити про можливий розвиток сонливості або епізоди раптового засинання, що іноді не передуються сонливістю. У разі таких реакцій слід розглянути можливість скасування терапії. Рекомендується моніторинг артеріального тиску через можливість розвитку ортостатичної гіпотензії. У пацієнтів, які приймають дофамінергічні препарати, у тому числі ропінірол, повідомлялося про синдром імпульсивних потягів, включаючи компульсивну поведінку, у тому числі патологічний потяг до азартних ігор, гіперсексуальність, непереборне потяг до покупок, переїдання. Розлади потягу, як правило, оборотні після зниження дози або відміни препарату. У деяких випадках при застосуванні препарату "Реквіп Модутаб®"іншими факторами ризику можуть бути компульсивна поведінка в анамнезі або поєднане застосування кількох дофамінергічних препаратів. Парадоксальне погіршення стану при синдромі неспокійних ніг відзначалося при терапії ропініролом (раніше початок, підвищення інтенсивності проявів, або прогресія симптомів із захопленням раніше не порушених кінцівок), або синдром рикошету (рецидив симптомів) в ранні ранкові години. З появою цих симптомів необхідно переглянути тактику лікування ропініролом, уточнити дозування аж до можливої відміни препарату. Препарат "Реквіп Модутаб®" випускається у вигляді пігулок пролонгованої дії, покритих плівковою оболонкою, з властивістю вивільнення діючої речовини протягом 24 годин. У разі швидкого проходження препарату через шлунково-кишковий тракт існує ризик неповного вивільнення лікарської речовини та переходу його залишку до випорожнення. Вплив на здатність до керування автотранспортом та управління механізмами Пацієнти повинні бути попереджені про можливі небажані реакції під час терапії ропініролом. Пацієнти повинні бути проінформовані про те, що є дуже рідкісні випадки епізодів раптового засинання без будь-яких попередніх або явних ознак денної сонливості та випадки запаморочення (іноді вираженого). Якщо у пацієнта розвинулась денна сонливість або епізоди засипання протягом дня, що потребують активного втручання, пацієнта необхідно попередити про те, що він не повинен керувати автомобілем і йому слід уникати інших видів діяльності, що потребують високої швидкості психомоторних реакцій та уваги.Умови відпустки з аптекЗа рецептомВідео на цю тему
1 054,00 грн
363,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. Діюча речовина: ропініролу гідрохлорид – 4.56 мг (еквівалентно – 4 мг ропініролу відповідно); Допоміжні речовини: гіпромелоза-2208, рицинова олія гідрогенізована, кармелоза натрію, повідон-К29-32, мальтодекстрин, магнію стеарат, лактози моногідрат, кремнію діоксид колоїдний, манітол, заліза [III] оксид (ж1тий) Оболонка таблетки: гіпромелоза-2910, титану діоксид (Е171), макрогол-400, барвник сонячний захід жовтий (Е110), індигокармін (Е132). По 21 таблетці дозуванням 2 мг у блістері з ПВХ/ПХТФЕ/А1 або ПВХ/ПХТФЕ/ПВХ/А1. По 2 блістери разом з інструкцією із застосування в картонній пачці. По 14 таблеток (всіх дозувань) у блістері з ПВХ/ПХТФЕ/А1 або ПВХ/ПХТФЕ/ПВХ/А1. По 2 або 6 блістерів разом з інструкцією із застосування в картонній пачці.Опис лікарської формиДвоопуклі таблетки світло-коричневого кольору капсулоподібної форми, покриті плівковою оболонкою, з гравіюванням GS на одному боці, і гравіюванням WXG - на іншій.Фармакотерапевтична групаПротипаркінсонічний засіб, агоніст дофаміну.ФармакокінетикаФармакокінетика ропініролу подібна у здорових людей, пацієнтів із хворобою Паркінсона та пацієнтів із синдромом неспокійних ніг і відрізняється залежно від лікарської форми. Всмоктування. Біодоступність ропініролу після перорального прийому невисока і становить приблизно 50% (36%-57%). Після прийому внутрішньо ропініролу в таблетках уповільненого вивільнення його концентрація в плазмі підвищується повільно, середній час досягнення максимальної концентрації (Тmax) становить 6 год. багатою жирами, спостерігалося підвищення системної експозиції ропініролу, при цьому відзначалося збільшення площі під кривою "концентрація-час" (AUC) та максимальної концентрації (Cmax) на 20% і 44% відповідно, Тmax подовжувалося на 3 год. Однак у клінічних дослідженнях ефективності та безпеки ропінірол приймався незалежно від їди. Зв'язування з білками плазми та розподіл. Зв'язування з білками плазми низьке (10-40%). Завдяки високій ліпофільності ропінірол характеризується великим обсягом розподілу (приблизно 7 л/кг). Метаболізм. Ропінірол головним чином метаболізується ізоферментом CYP1A2. Метаболіт ропініролу в основному виводиться нирками. Виведення. У середньому період напіввиведення ропініролу із системного кровотоку становить близько 6 год. Збільшення тривалості системної дії ропініролу (Сmах та AUC) приблизно пропорційно збільшенню дози. Немає відмінностей у виведенні ропініролу після одноразового прийому дози внутрішньо або при регулярному застосуванні. Особливі групи пацієнтів Пацієнти похилого віку Кліренс ропініролу після прийому внутрішньо знижується приблизно на 15% у літніх пацієнтів віком 65 років і старше порівняно з молодшими пацієнтами. Корекція дози у даної категорії пацієнтів не потрібна. Пацієнти з порушенням функції нирок Фармакокінетичні показники не змінюються у пацієнтів з порушенням функції нирок легкого та середнього ступеня та хворобою Паркінсона. У пацієнтів з кінцевою стадією ниркової недостатності, які перебувають на постійному гемодіалізі, кліренс ропініролу при внутрішньому прийомі знижується приблизно на 30%.ФармакодинамікаРопінірол є ефективним і високоселективним неерголіновим агоністом дофамінових D2-, D3-рецепторів, який має периферичну та центральну дію. Препарат не діє на пресинаптичні дофамінергічні нейрони чорної речовини, що руйнуються, і діє безпосередньо як синтетичний нейротрансмітгер. Таким чином, ропінірол зменшує ступінь гіподинамії, ригідності та тремору, які є симптомами паркінсонізму. Фармакодинаміка Ропінірол компенсує дефіцит дофаміну в системах чорної речовини та смугастого тіла за допомогою стимулювання дофамінових рецепторів у смугастому тілі. Ропінірол посилює ефекти леводопи, включаючи контроль частоти феномена включення/вимкнення та ефект "кінця дози", пов'язані з тривалою терапією препаратами леводопи, і дозволяє зменшувати добову дозу леводопи. Ропінірол діє на рівні гіпоталамуса і гіпофізу, інгібуючи секрецію пролактину.Показання до застосуванняХвороба Паркінсона: Монотерапія ранніх стадій захворювання у пацієнтів, які потребують дофамінергічної терапії, щоб відстрочити призначення препаратів леводопи. Як комбінована терапія у пацієнтів, які отримують препарати леводопи, з метою підвищення ефективності леводопи, включаючи контроль коливання («включення - вимкнення») та ефект «кінця дози» на тлі хронічної терапії леводопи, а також з метою зниження добової дози леводопи.Протипоказання до застосуванняПідвищена чутливість до ропініролу або будь-якого компонента препарату. Вагітність та лактація. Порушення функції печінки. Тяжкі порушення функції нирок (кліренс креатиніну менше 30 мл/хв), яким не проводиться регулярний гемодіаліз. Рідкісні спадкові захворювання: непереносимість лактози, лактазна недостатність, порушення всмоктування глюкози або галактози. Дитячий вік віком до 18 років. Гострий психоз. З обережністю: У зв'язку з фармакологічною дією ропініролу його слід призначати з обережністю пацієнтам з тяжкою серцево-судинною недостатністю. Ропінірол можна призначати пацієнтам із психотичним розладом в анамнезі лише у тих випадках, якщо очікувана користь від його застосування перевищує потенційний ризик.Побічна діябажані реакції описані нижче за системами органів та частотою. Критерії частоти небажаних реакцій: дуже часто (>1/10), часто (>1/100,1/1000,1/10 000, Дані клінічних досліджень у пацієнтів із хворобою Паркінсона З боку психіки: Часто – Галлюцинації – Галлюцинації, сплутаність свідомості. З боку нервової системи: Дуже часто – Сонливість – Дискінезія. Часто – запаморочення (аж до сильного) – сонливість, запаморочення (аж до сильного). З боку серцево-судинної системи: Часто – ортостатична гіпотензія, зниження артеріального тиску. Іноді – ортостатична гіпотензія, зниження артеріального тиску. З боку шлунково-кишкового тракту: Дуже часто – Нудота. Часто – біль у животі, диспепсія, блювання, запор. Нудота, запор. Загальні та місцеві реакції: Часто - Периферичні набряки (включаючи набряки ніг) - Периферичні набряки. У пацієнтів із прогресуючою формою захворювання, які приймають «Реквіп Модутаб» у комбінації з препаратами леводопи, у період титрації дози можуть розвиватися порушення координації рухів. Було показано, що відміна препаратів леводопи може спричинити зменшення даної симптоматики. Постмаркетингові дані З боку імунної системи: Дуже рідко - реакції гіперчутливості, включаючи кропив'янку, ангіоневротичний набряк, висипання та свербіння. Порушення з боку психіки: Іноді – психотичні стани, включаючи делірій та марення. Розлади сприйняття, включаючи ілюзії (за винятком галюцинації). Підвищення імпульсивності, підвищення лібідо, включаючи гіперсексуальність, патологічний потяг до азартних ігор. З боку нервової системи: Дуже рідко - виражена сонливість, епізоди раптового засипання (як і у разі застосування інших дофамінергічних засобів, ці симптоми дуже рідко реєструвалися у пацієнтів із хворобою Паркінсона. При зниженні дози або відміни препарату всі симптоми зникали. У більшості випадків застосовувалися супутні. седативні препарати). З боку серцево-судинної системи: Часто – ортостатична гіпотензія, зниження артеріального тиску.Взаємодія з лікарськими засобамиТипові нейролептики та інші дофамінові антагоністи центральної дії, такі як сульпірид або метоклопрамід, можуть зменшувати ефективність ропініролу і, отже, слід уникати одночасного призначення цих препаратів з ропініролом. Не відзначено фармакокінетичної взаємодії між ропініролом і леводопою або домперидоном, яка потребувала б корекції доз цих препаратів. Ропінірол не взаємодіє з іншими препаратами, які часто використовуються для лікування хвороби Паркінсона. У пацієнтів з хворобою Паркінсона, які приймали одночасно дигоксин, не було виявлено взаємодії дигоксину з ропініролом, яке потребувало б корекції доз. Ропінірол в основному метаболізується ізоферментом CYP1A2 ферментної системи цитохрому Р450. Фармакокінетичні дослідження у пацієнтів з хворобою Паркінсона показали, що ципрофлоксацин збільшує Сmax та AUC ропініролу приблизно на 60% та 84% відповідно. У зв'язку з. цим, у пацієнтів, які отримують ропінірол, його доза повинна бути скоригована при призначенні та відміні препаратів, що інгібують ізофермент CYP1A2, наприклад, ципрофлоксацину, еноксацину або флувоксаміну. Фармакокінетичне дослідження лікарських взаємодій у пацієнтів із хворобою Паркінсона між ропініролом та теофіліном, що є субстратом ізоферменту CYP1A2, показало, що фармакокінетика препаратів не змінюється. У зв'язку з чим при одночасному застосуванні ропініролу з іншими субстратами ізоферменту СYP1А2 фармакокінетика ропініролу не змінюється. Підвищення концентрації ропініролу в плазмі спостерігалося у пацієнтів, які отримували естрогени у високих дозах. У пацієнтів, які отримують замісну гормональну терапію до початку лікування ропініролом, лікування ропініролом може бути розпочато за звичайною схемою. Однак у разі припинення замісної гормональної терапії або початку її під час терапії ропініролом може знадобитися корекція дози. Інформації про можливість взаємодії ропініролу та алкоголю немає. Як і у випадку з іншими препаратами центральної дії, пацієнти повинні бути попереджені про необхідність утриматися від алкоголю під час лікування ропініролом. Відомо, що нікотин індукує ізофермент CYP1A2, тому якщо пацієнт починає або припиняє куріння під час лікування ропініролом, може бути потрібна корекція дози.Спосіб застосування та дозиДорослі – всередину. Реквіп Модутаб слід приймати один раз на добу в один і той же час незалежно від прийому піци. Пігулки приймати повністю, не розжовуючи, не розламуючи. Необхідність титрування дози повинна розглядатися при пропуску дози (однієї та більше). Рекомендується зниження дози, якщо пацієнт відчуває сонливість на будь-якому етапі підбору дози. При розвитку інших небажаних реакцій необхідно зменшити дозу препарату з подальшим поступовим збільшенням дози. Рекомендується індивідуальний підбір дози відповідно до ефективності та переносимості препарату. Монотерапія. Початок лікування. Рекомендована стартова доза Реквіп Модутаб становить 2 мг один раз на добу протягом одного тижня. Згодом дозу збільшують на 2 мг з інтервалами щонайменше 1 тижня до 8 мг/день. Тиждень – 1/2/3/4. Добова доза – 2/4/6/8 мг. Підтримуюча доза. Якщо після добору дози терапевтичний ефект недостатньо виражений або нестійкий, можна продовжити збільшення добової дози препарату на 4 мг з інтервалами 1-2 тижні (до досягнення необхідного терапевтичного ефекту). Доза може бути змінена залежно від терапевтичного ефекту та збільшена до максимальної дози 24 мг 1 раз на добу. Комбінована терапія При використанні препарату «Реквіп Модутаб» у дозах, які використовуються під час монотерапії, у комбінації з препаратами леводопи, дозу леводопи можна поступово зменшити (залежно від клінічного ефекту). У клінічних дослідженнях у пацієнтів, які одночасно отримують «Реквіп Модутаб» у таблетках із уповільненим вивільненням, дозу леводопи поступово знижували приблизно на 30%. У пацієнтів з прогресуючою формою захворювання, які приймають «Реквіп Модутаб» у комбінації з препаратами леводопи, у період титрації дози ропініролу може виникнути дискінезія. Зниження дози препаратів леводопи може призводити до зменшення цієї симптоматики. Скасування терапії Як і у випадку з іншими дофамінергічними препаратами, Реквіп Модутаб слід скасовувати, поступово знижуючи добову дозу протягом не менше 1 тижня. Якщо лікування було перервано на 1 день і довше, то при відновленні терапії слід розглянути питання необхідності титрації дози. Особливі групи пацієнтів Літні пацієнти. Незважаючи на можливе зниження кліренсу препарату у пацієнтів віком 65 років та старше, титрацію дози ропініролу у даної категорії пацієнтів проводять як завжди. Пацієнти із порушеннями функції нирок. Порушення функції нирок легкого та середнього ступеня тяжкості. У пацієнтів з порушенням функції нирок легкого та середнього ступеня тяжкості (кліренс креатиніну 30-50 мл/хв) кліренс ропініролу не змінюється, корекція дози ропініролу не потрібна. Пацієнти з кінцевою стадією ниркової недостатності, які перебувають на гемодіалізі. Рекомендована початкова доза ропініролу становить 2 мг один раз на добу. Подальше збільшення дози має ґрунтуватися на оцінці переносимості та ефективності. Максимальна добова доза у пацієнтів, які перебувають на постійному гемодіалізі, становить 18 мг. Введення підтримуючих доз після проведення гемодіалізу не потрібне.ПередозуванняСимптоми: В основному, симптоми передозування ропініролу пов'язані з дофамінергічною дією (нудота, блювання, запаморочення, сонливість). Ці симптоми можуть коригуватися відповідним лікуванням антагоністами дофаміну, такими як типові нейролептики та метоклопрамід.Запобіжні заходи та особливі вказівкиПацієнтів слід попередити про можливий розвиток сонливості або епізоди раптового засинання, що іноді не передуються сонливістю. У разі таких реакцій слід розглянути можливість скасування терапії. Рекомендується моніторинг артеріального тиску через можливість розвитку ортостатичної гіпотензії. У пацієнтів, які приймають дофамінергічні препарати, у тому числі ропінірол, повідомлялося про синдром імпульсивних потягів, включаючи компульсивну поведінку, у тому числі патологічний потяг до азартних ігор, гіперсексуальність, непереборне потяг до покупок, переїдання. Розлади потягу, як правило, оборотні після зниження дози або відміни препарату. У деяких випадках при застосуванні препарату "Реквіп Модутаб®"іншими факторами ризику можуть бути компульсивна поведінка в анамнезі або поєднане застосування кількох дофамінергічних препаратів. Парадоксальне погіршення стану при синдромі неспокійних ніг відзначалося при терапії ропініролом (раніше початок, підвищення інтенсивності проявів, або прогресія симптомів із захопленням раніше не порушених кінцівок), або синдром рикошету (рецидив симптомів) в ранні ранкові години. З появою цих симптомів необхідно переглянути тактику лікування ропініролом, уточнити дозування аж до можливої відміни препарату. Препарат "Реквіп Модутаб®" випускається у вигляді пігулок пролонгованої дії, покритих плівковою оболонкою, з властивістю вивільнення діючої речовини протягом 24 годин. У разі швидкого проходження препарату через шлунково-кишковий тракт існує ризик неповного вивільнення лікарської речовини та переходу його залишку до випорожнення. Вплив на здатність до керування автотранспортом та управління механізмами Пацієнти повинні бути попереджені про можливі небажані реакції під час терапії ропініролом. Пацієнти повинні бути проінформовані про те, що є дуже рідкісні випадки епізодів раптового засинання без будь-яких попередніх або явних ознак денної сонливості та випадки запаморочення (іноді вираженого). Якщо у пацієнта розвинулась денна сонливість або епізоди засипання протягом дня, що потребують активного втручання, пацієнта необхідно попередити про те, що він не повинен керувати автомобілем і йому слід уникати інших видів діяльності, що потребують високої швидкості психомоторних реакцій та уваги.Умови відпустки з аптекЗа рецептомВідео на цю тему
1 779,00 грн
384,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. Діюча речовина: ропініролу гідрохлорид – 9.12 мг (еквівалентно – 8 мг ропініролу відповідно); Допоміжні речовини: гіпромелоза-2208, рицинова олія гідрогенізована, кармелоза натрію, повідон-К29-32, мальтодекстрин, магнію стеарат, лактози моногідрат, кремнію діоксид колоїдний, манітол, заліза [III] оксид (ж1тий) Оболонка таблетки: гіпромелоза-2910, титану діоксид (Е171), макрогол-400, заліза [II] оксид (червоний) (Е172), заліза [II] оксид (чорний) (Е172), заліза [III] оксид (жовтий) ( Е172). По 21 таблетці дозуванням 2 мг у блістері з ПВХ/ПХТФЕ/А1 або ПВХ/ПХТФЕ/ПВХ/А1. По 2 блістери разом з інструкцією із застосування в картонній пачці. По 14 таблеток (всіх дозувань) у блістері з ПВХ/ПХТФЕ/А1 або ПВХ/ПХТФЕ/ПВХ/А1. По 2 або 6 блістерів разом з інструкцією із застосування в картонній пачці.Опис лікарської формиДвоопуклі таблетки червоного кольору капсулоподібної форми, покриті плівковою оболонкою, з гравіюванням GS на одній стороні, і гравіюванням 5СС - на іншій.Фармакотерапевтична групаПротипаркінсонічний засіб, агоніст дофаміну.ФармакокінетикаФармакокінетика ропініролу подібна у здорових людей, пацієнтів із хворобою Паркінсона та пацієнтів із синдромом неспокійних ніг і відрізняється залежно від лікарської форми. Всмоктування. Біодоступність ропініролу після перорального прийому невисока і становить приблизно 50% (36%-57%). Після прийому внутрішньо ропініролу в таблетках уповільненого вивільнення його концентрація в плазмі підвищується повільно, середній час досягнення максимальної концентрації (Тmax) становить 6 год. багатою жирами, спостерігалося підвищення системної експозиції ропініролу, при цьому відзначалося збільшення площі під кривою "концентрація-час" (AUC) та максимальної концентрації (Cmax) на 20% і 44% відповідно, Тmax подовжувалося на 3 год. Однак у клінічних дослідженнях ефективності та безпеки ропінірол приймався незалежно від їди. Зв'язування з білками плазми та розподіл. Зв'язування з білками плазми низьке (10-40%). Завдяки високій ліпофільності ропінірол характеризується великим обсягом розподілу (приблизно 7 л/кг). Метаболізм. Ропінірол головним чином метаболізується ізоферментом CYP1A2. Метаболіт ропініролу в основному виводиться нирками. Виведення. У середньому період напіввиведення ропініролу із системного кровотоку становить близько 6 год. Збільшення тривалості системної дії ропініролу (Сmах та AUC) приблизно пропорційно збільшенню дози. Немає відмінностей у виведенні ропініролу після одноразового прийому дози внутрішньо або при регулярному застосуванні. Особливі групи пацієнтів Пацієнти похилого віку Кліренс ропініролу після прийому внутрішньо знижується приблизно на 15% у літніх пацієнтів віком 65 років і старше порівняно з молодшими пацієнтами. Корекція дози у даної категорії пацієнтів не потрібна. Пацієнти з порушенням функції нирок Фармакокінетичні показники не змінюються у пацієнтів з порушенням функції нирок легкого та середнього ступеня та хворобою Паркінсона. У пацієнтів з кінцевою стадією ниркової недостатності, які перебувають на постійному гемодіалізі, кліренс ропініролу при внутрішньому прийомі знижується приблизно на 30%.ФармакодинамікаРопінірол є ефективним і високоселективним неерголіновим агоністом дофамінових D2-, D3-рецепторів, який має периферичну та центральну дію. Препарат не діє на пресинаптичні дофамінергічні нейрони чорної речовини, що руйнуються, і діє безпосередньо як синтетичний нейротрансмітгер. Таким чином, ропінірол зменшує ступінь гіподинамії, ригідності та тремору, які є симптомами паркінсонізму. Фармакодинаміка Ропінірол компенсує дефіцит дофаміну в системах чорної речовини та смугастого тіла за допомогою стимулювання дофамінових рецепторів у смугастому тілі. Ропінірол посилює ефекти леводопи, включаючи контроль частоти феномена включення/вимкнення та ефект "кінця дози", пов'язані з тривалою терапією препаратами леводопи, і дозволяє зменшувати добову дозу леводопи. Ропінірол діє на рівні гіпоталамуса і гіпофізу, інгібуючи секрецію пролактину.Показання до застосуванняХвороба Паркінсона: Монотерапія ранніх стадій захворювання у пацієнтів, які потребують дофамінергічної терапії, щоб відстрочити призначення препаратів леводопи. Як комбінована терапія у пацієнтів, які отримують препарати леводопи, з метою підвищення ефективності леводопи, включаючи контроль коливання («включення - вимкнення») та ефект «кінця дози» на тлі хронічної терапії леводопи, а також з метою зниження добової дози леводопи.Протипоказання до застосуванняПідвищена чутливість до ропініролу або будь-якого компонента препарату. Вагітність та лактація. Порушення функції печінки. Тяжкі порушення функції нирок (кліренс креатиніну менше 30 мл/хв), яким не проводиться регулярний гемодіаліз. Рідкісні спадкові захворювання: непереносимість лактози, лактазна недостатність, порушення всмоктування глюкози або галактози. Дитячий вік віком до 18 років. Гострий психоз. З обережністю: У зв'язку з фармакологічною дією ропініролу його слід призначати з обережністю пацієнтам з тяжкою серцево-судинною недостатністю. Ропінірол можна призначати пацієнтам із психотичним розладом в анамнезі лише у тих випадках, якщо очікувана користь від його застосування перевищує потенційний ризик.Побічна діябажані реакції описані нижче за системами органів та частотою. Критерії частоти небажаних реакцій: дуже часто (>1/10), часто (>1/100,1/1000,1/10 000, Дані клінічних досліджень у пацієнтів із хворобою Паркінсона З боку психіки: Часто – Галлюцинації – Галлюцинації, сплутаність свідомості. З боку нервової системи: Дуже часто – Сонливість – Дискінезія. Часто – запаморочення (аж до сильного) – сонливість, запаморочення (аж до сильного). З боку серцево-судинної системи: Часто – ортостатична гіпотензія, зниження артеріального тиску. Іноді – ортостатична гіпотензія, зниження артеріального тиску. З боку шлунково-кишкового тракту: Дуже часто – Нудота. Часто – біль у животі, диспепсія, блювання, запор. Нудота, запор. Загальні та місцеві реакції: Часто - Периферичні набряки (включаючи набряки ніг) - Периферичні набряки. У пацієнтів із прогресуючою формою захворювання, які приймають «Реквіп Модутаб» у комбінації з препаратами леводопи, у період титрації дози можуть розвиватися порушення координації рухів. Було показано, що відміна препаратів леводопи може спричинити зменшення даної симптоматики. Постмаркетингові дані З боку імунної системи: Дуже рідко - реакції гіперчутливості, включаючи кропив'янку, ангіоневротичний набряк, висипання та свербіння. Порушення з боку психіки: Іноді – психотичні стани, включаючи делірій та марення. Розлади сприйняття, включаючи ілюзії (за винятком галюцинації). Підвищення імпульсивності, підвищення лібідо, включаючи гіперсексуальність, патологічний потяг до азартних ігор. З боку нервової системи: Дуже рідко - виражена сонливість, епізоди раптового засипання (як і у разі застосування інших дофамінергічних засобів, ці симптоми дуже рідко реєструвалися у пацієнтів із хворобою Паркінсона. При зниженні дози або відміни препарату всі симптоми зникали. У більшості випадків застосовувалися супутні. седативні препарати). З боку серцево-судинної системи: Часто – ортостатична гіпотензія, зниження артеріального тиску.Взаємодія з лікарськими засобамиТипові нейролептики та інші дофамінові антагоністи центральної дії, такі як сульпірид або метоклопрамід, можуть зменшувати ефективність ропініролу і, отже, слід уникати одночасного призначення цих препаратів з ропініролом. Не відзначено фармакокінетичної взаємодії між ропініролом і леводопою або домперидоном, яка потребувала б корекції доз цих препаратів. Ропінірол не взаємодіє з іншими препаратами, які часто використовуються для лікування хвороби Паркінсона. У пацієнтів з хворобою Паркінсона, які приймали одночасно дигоксин, не було виявлено взаємодії дигоксину з ропініролом, яке потребувало б корекції доз. Ропінірол в основному метаболізується ізоферментом CYP1A2 ферментної системи цитохрому Р450. Фармакокінетичні дослідження у пацієнтів з хворобою Паркінсона показали, що ципрофлоксацин збільшує Сmax та AUC ропініролу приблизно на 60% та 84% відповідно. У зв'язку з. цим, у пацієнтів, які отримують ропінірол, його доза повинна бути скоригована при призначенні та відміні препаратів, що інгібують ізофермент CYP1A2, наприклад, ципрофлоксацину, еноксацину або флувоксаміну. Фармакокінетичне дослідження лікарських взаємодій у пацієнтів із хворобою Паркінсона між ропініролом та теофіліном, що є субстратом ізоферменту CYP1A2, показало, що фармакокінетика препаратів не змінюється. У зв'язку з чим при одночасному застосуванні ропініролу з іншими субстратами ізоферменту СYP1А2 фармакокінетика ропініролу не змінюється. Підвищення концентрації ропініролу в плазмі спостерігалося у пацієнтів, які отримували естрогени у високих дозах. У пацієнтів, які отримують замісну гормональну терапію до початку лікування ропініролом, лікування ропініролом може бути розпочато за звичайною схемою. Однак у разі припинення замісної гормональної терапії або початку її під час терапії ропініролом може знадобитися корекція дози. Інформації про можливість взаємодії ропініролу та алкоголю немає. Як і у випадку з іншими препаратами центральної дії, пацієнти повинні бути попереджені про необхідність утриматися від алкоголю під час лікування ропініролом. Відомо, що нікотин індукує ізофермент CYP1A2, тому якщо пацієнт починає або припиняє куріння під час лікування ропініролом, може бути потрібна корекція дози.Спосіб застосування та дозиДорослі – всередину. Реквіп Модутаб слід приймати один раз на добу в один і той же час незалежно від прийому піци. Пігулки приймати повністю, не розжовуючи, не розламуючи. Необхідність титрування дози повинна розглядатися при пропуску дози (однієї та більше). Рекомендується зниження дози, якщо пацієнт відчуває сонливість на будь-якому етапі підбору дози. При розвитку інших небажаних реакцій необхідно зменшити дозу препарату з подальшим поступовим збільшенням дози. Рекомендується індивідуальний підбір дози відповідно до ефективності та переносимості препарату. Монотерапія. Початок лікування. Рекомендована стартова доза Реквіп Модутаб становить 2 мг один раз на добу протягом одного тижня. Згодом дозу збільшують на 2 мг з інтервалами щонайменше 1 тижня до 8 мг/день. Тиждень – 1/2/3/4. Добова доза – 2/4/6/8 мг. Підтримуюча доза. Якщо після добору дози терапевтичний ефект недостатньо виражений або нестійкий, можна продовжити збільшення добової дози препарату на 4 мг з інтервалами 1-2 тижні (до досягнення необхідного терапевтичного ефекту). Доза може бути змінена залежно від терапевтичного ефекту та збільшена до максимальної дози 24 мг 1 раз на добу. Комбінована терапія При використанні препарату «Реквіп Модутаб» у дозах, які використовуються під час монотерапії, у комбінації з препаратами леводопи, дозу леводопи можна поступово зменшити (залежно від клінічного ефекту). У клінічних дослідженнях у пацієнтів, які одночасно отримують «Реквіп Модутаб» у таблетках із уповільненим вивільненням, дозу леводопи поступово знижували приблизно на 30%. У пацієнтів з прогресуючою формою захворювання, які приймають «Реквіп Модутаб» у комбінації з препаратами леводопи, у період титрації дози ропініролу може виникнути дискінезія. Зниження дози препаратів леводопи може призводити до зменшення цієї симптоматики. Скасування терапії Як і у випадку з іншими дофамінергічними препаратами, Реквіп Модутаб слід скасовувати, поступово знижуючи добову дозу протягом не менше 1 тижня. Якщо лікування було перервано на 1 день і довше, то при відновленні терапії слід розглянути питання необхідності титрації дози. Особливі групи пацієнтів Літні пацієнти. Незважаючи на можливе зниження кліренсу препарату у пацієнтів віком 65 років та старше, титрацію дози ропініролу у даної категорії пацієнтів проводять як завжди. Пацієнти із порушеннями функції нирок. Порушення функції нирок легкого та середнього ступеня тяжкості. У пацієнтів з порушенням функції нирок легкого та середнього ступеня тяжкості (кліренс креатиніну 30-50 мл/хв) кліренс ропініролу не змінюється, корекція дози ропініролу не потрібна. Пацієнти з кінцевою стадією ниркової недостатності, які перебувають на гемодіалізі. Рекомендована початкова доза ропініролу становить 2 мг один раз на добу. Подальше збільшення дози має ґрунтуватися на оцінці переносимості та ефективності. Максимальна добова доза у пацієнтів, які перебувають на постійному гемодіалізі, становить 18 мг. Введення підтримуючих доз після проведення гемодіалізу не потрібне.ПередозуванняСимптоми: В основному, симптоми передозування ропініролу пов'язані з дофамінергічною дією (нудота, блювання, запаморочення, сонливість). Ці симптоми можуть коригуватися відповідним лікуванням антагоністами дофаміну, такими як типові нейролептики та метоклопрамід.Запобіжні заходи та особливі вказівкиПацієнтів слід попередити про можливий розвиток сонливості або епізоди раптового засинання, що іноді не передуються сонливістю. У разі таких реакцій слід розглянути можливість скасування терапії. Рекомендується моніторинг артеріального тиску через можливість розвитку ортостатичної гіпотензії. У пацієнтів, які приймають дофамінергічні препарати, у тому числі ропінірол, повідомлялося про синдром імпульсивних потягів, включаючи компульсивну поведінку, у тому числі патологічний потяг до азартних ігор, гіперсексуальність, непереборне потяг до покупок, переїдання. Розлади потягу, як правило, оборотні після зниження дози або відміни препарату. У деяких випадках при застосуванні препарату "Реквіп Модутаб®"іншими факторами ризику можуть бути компульсивна поведінка в анамнезі або поєднане застосування кількох дофамінергічних препаратів. Парадоксальне погіршення стану при синдромі неспокійних ніг відзначалося при терапії ропініролом (раніше початок, підвищення інтенсивності проявів, або прогресія симптомів із захопленням раніше не порушених кінцівок), або синдром рикошету (рецидив симптомів) в ранні ранкові години. З появою цих симптомів необхідно переглянути тактику лікування ропініролом, уточнити дозування аж до можливої відміни препарату. Препарат "Реквіп Модутаб®" випускається у вигляді пігулок пролонгованої дії, покритих плівковою оболонкою, з властивістю вивільнення діючої речовини протягом 24 годин. У разі швидкого проходження препарату через шлунково-кишковий тракт існує ризик неповного вивільнення лікарської речовини та переходу його залишку до випорожнення. Вплив на здатність до керування автотранспортом та управління механізмами Пацієнти повинні бути попереджені про можливі небажані реакції під час терапії ропініролом. Пацієнти повинні бути проінформовані про те, що є дуже рідкісні випадки епізодів раптового засинання без будь-яких попередніх або явних ознак денної сонливості та випадки запаморочення (іноді вираженого). Якщо у пацієнта розвинулась денна сонливість або епізоди засипання протягом дня, що потребують активного втручання, пацієнта необхідно попередити про те, що він не повинен керувати автомобілем і йому слід уникати інших видів діяльності, що потребують високої швидкості психомоторних реакцій та уваги.Умови відпустки з аптекЗа рецептомВідео на цю тему
1 192,00 грн
1 147,00 грн
Склад, форма випуску та упаковкаПорошок для інгаляції – 1 осередок (1). Стрип з вілантеролом: Діюча речовина: Вілантерол трифенатат мікронізований - 40 мкг (у перерахунку на вілантерол - (25)2 мкг); Допоміжні речовини: Магнію стеарат – 125 мкг; Лактози моногідрат – до 12,5 мг. Стрип із флутиказону фуроатом: Діюча речовина: Флутиказону мікронізований фуроат 100(2)/200(2); Допоміжна речовина: Лактози моногідрат – до 12,5 мг. Примітка: 1. При виробництві готового препарату суміші діючих та допоміжних речовин можуть закладатися в кінцевий продукт з надлишком до 8% для компенсації втрат при заповненні осередків. 2. Вказано номінальну кількість діючої речовини, що закладається у процесі виробництва; доставлена кількість становить 22 мкг вілантеролу, 92 мкг та 184 мкг флутиказону фуроату, що відповідає зазначеним дозуванням. По 30 доз в пластиковий інгалятор з корпусом світло-сірого кольору, блідо-блакитною кришкою мундштуку та лічильником доз. Інгалятор містить два алюмінієві стримі, що ламінують, кожен з яких складається з 30 осередків, які містять порошок білого кольору. Інгалятор поміщений у багатошаровий контейнер з алюмінієвої фольги, що містить вологопоглинаючий пакетик. Контейнер запечатаний фольгою, що легко відкривається. По 1 контейнеру разом із інструкцією із застосування у картонній пачці.Опис лікарської формиПластиковий інгалятор з корпусом світло-сірого кольору, блідо-блакитною кришкою мундштука та лічильником доз, упакований у контейнер із фольги, що містить вологопоглинаючий пакетик. Контейнер запечатаний фольгою, що легко відкривається. Інгалятор містить два стрипи, кожен стрип складається з 30 рівномірно розподілених осередків, кожна з яких містить порошок білого кольору.Фармакотерапевтична групаПротизапальне, бронходилатувальне.ФармакокінетикаВсмоктування Абсолютна біодоступність вілантеролу та флутиказону фуроату при інгаляційному введенні комбінації вілантеролу та флутиказону фуроату склала в середньому 15,2 та 27,3% відповідно. Пероральна біодоступність обох речовин була низькою і в середньому становила 1,26 Розподіл Після внутрішньовенного введення вілантерол і флутиказону фуроат активно розподіляються в організмі, при цьому середні Vss становлять 165 і 661 л відповідно. Обидві речовини мають низьку здатність зв'язуватися з еритроцитами. У дослідженнях in vitro зв'язування вілантеролу та флутиказону фуроату з білками плазми людини було високим і досягало в середньому >93,9 та 99,6% відповідно. Ступінь зв'язування з білками плазми in vitro не зменшувався у пацієнтів з порушеннями функції печінки та нирок. Незважаючи на те, що вілантерол і флутиказону фуроат є субстратами Р-глікопротеїну (P-gp), при одночасному призначенні комбінації вілантеролу і флутиказону фуроату з інгібіторами P-gp зміна системної експозиції вілантеролу або флутиказону фуроату, мало. обидві речовини мають хорошу абсорбційну здатність. Метаболізм На підставі експериментів in vitro можна зробити висновок, що ключові шляхи метаболізму вілантеролу та флутиказону фуроату в організмі людини в першу чергу опосередковуються через ізофермент цитохрому CYP3A4. Вілантерол переважно метаболізується шляхом О-деалкілування з утворенням цілого ряду метаболітів, що мають істотно нижчу бета1- та бета2-адреноміметичну активність. Флутиказону фуроат переважно метаболізується шляхом гідролізу S-фторметилкарботіоатної групи з утворенням метаболітів, що мають значно нижчу глюкокортикостероїдну активність. Було проведено клінічне дослідження лікарських взаємодій препарату з ізоферментом цитохрому CYP3A4 при тривалому введенні комбінації вілантеролу та флутиказону фуроату (22 + 184 мкг/доза) та сильного інгібітору ізоферменту цитохрому CYP3A4 – кет0 Спільне введення препаратів призвело до підвищення середньої AUC0–24 та середньої Cmax флутиказону фуроату на 36 та 33% відповідно. Збільшення експозиції флутиказону фуроату було асоційоване зі зниженням середньої концентрації сироваткового кортизолу на 27%, виміряного за період 0-24 год.Збільшення експозиції вілантеролу не призводило до посилення характерних для бета-агоністів системних ефектів - вплив на частоту серцевих скорочень, вміст калію в крові або коригований інтервал QT (QTcF). Виведення Після перорального прийому флутиказону фуроат в організмі людини головним чином метаболізувався з утворенням метаболітів, які переважно виводилися через шлунково-кишковий тракт, за винятком дози радіоактивної речовини. Після перорального прийому вілантерол в організмі людини головним чином метаболізувався з утворенням метаболітів, які екскретувалися з сечею та фекаліями, у співвідношенні приблизно 70 та 30% дози радіоактивної речовини відповідно. T1/2 із плазми вілантеролу після інгаляційного прийому препарату становив у середньому 2,5 год. Особливі групи пацієнтів У ході третьої фази клінічних досліджень проводився популяційний мета-аналіз фармакокінетики вілантеролу та флутиказону фуроату у пацієнтів з бронхіальною астмою та ХОЗЛ. В рамках даного аналізу оцінювався вплив демографічних кваріат (вік, стать, маса, індекс маси тіла (ІМТ), расова та етнічна приналежність) на фармакокінетику вілантеролу та флутиказону фуроату. Раса. У пацієнтів з бронхіальною астмою або ХОЗЛ оцінювалися AUC0-24 флутиказони фуроату. Згідно з отриманими даними, пацієнти східно-азіатської, японської та південно-азіатської рас (12-14% пацієнтів) мали в середньому вищі показники AUC0-24 (вище не більше ніж на 53%) порівняно з пацієнтами європеоїдної раси. Тим не менш, у цих популяціях ознак вищої системної експозиції, що виявляється більш вираженим впливом на екскрецію кортизолу із сечею за 24-годинний період, не виявлено. У пацієнтів, які страждають на ХОЗЛ, вплив расової належності на фармакокінетичні параметри вілантеролу не виявлено. В середньому, за результатами оцінки Cmax вілантеролу була на 220-287% вище, a AUC0-24 була порівнянна у пацієнтів азіатського походження з показниками інших расових груп. Проте,більш висока Cmax вілантерол не мала клінічно значущий вплив на ЧСС. Діти. Для підлітків (12 років або старше) рекомендації щодо зміни режиму дозування відсутні. Фармакокінетика комбінації вілантеролу та флутиказону фуроату у пацієнтів віком до 12 років не вивчалася. Безпека та ефективність застосування комбінації вілантеролу та флутиказону фуроату у дітей віком до 12 років поки що не встановлена. Пацієнти похилого віку. Вплив віку на фармакокінетику вілантеролу та флутиказону фуроату вивчався у третій фазі клінічних досліджень, що включали пацієнтів з ХОЗЛ та бронхіальною астмою. У пацієнтів з бронхіальною астмою не було виявлено ознак впливу віку (12–84 роки) на фармакокінетичний профіль флутиказону фуроату та вілантеролу. Незважаючи на збільшення (37%) AUC0–24 вілантеролу, у пацієнтів з ХОЗЛ протягом всього вікового діапазону від 41 до 84 років, ознак впливу віку пацієнтів на фармакокінетичний профіль флутиказону фуроату не виявлено. У літнього пацієнта (у віці 84 роки) з низькою масою тіла (35 кг) AUC0–24 вілантеролу буде на 35% вище за результат, розрахований для популяції (в середньому, пацієнт з ХОЗЛ у віці 60 років та масою тіла 70 кг),у той час як Cmax вілантерол залишиться незміненою. Неймовірно, що ці відмінності є клінічно релевантними. Порушення функції нирок. За даними клініко-фармакологічного дослідження, тяжке порушення функції нирок (Cl креатиніну Порушення функції печінки. Після безперервного прийому комбінації вілантеролу та флутиказону фуроату протягом 7 днів у пацієнтів з порушенням функції печінки спостерігалося збільшення системної експозиції флутиказону фуроату (за виміряною AUC0–24 до трьох разів) порівняно зі здоровими добровольцями (згідно з класифікацією цирозу печінки по Чай: цирозу А, В або С). 3 % у порівнянні зі здоровими добровольцями.Показники нормалізованої за дозою системної експозиції флутиказону фуроату у пацієнтів з порушенням функції печінки середнього та тяжкого ступеня (стадії В та С за класифікаціями Чайлд-П'ю) були подібними. Отже, хоча хворим з порушенням функції печінки не потрібен індивідуальний підбір дози, слід бути обережним при призначенні ним даного лікарського препарату. Після безперервного прийому комбінації вілантеролу та флутиказону фуроату протягом 7 днів у пацієнтів з порушенням функції печінки легкого, середнього або тяжкого ступеня (стадії А, В та С за класифікацією Чайлд-Пью) не відзначалося значного збільшення системної експозиції вілантеролу (по Cmax та AUC0– 24).У порівнянні зі здоровими добровольцями у пацієнтів з порушенням функції печінки легкого або середнього ступеня (приймали вілантерол у дозі 22 мкг) або тяжкого ступеня (приймали вілантерол у дозі 11 мкг) не спостерігалося клінічно значущих бета-адренергічних системних ефектів (зміна ЧСС або концентрації ), викликаних прийомом комбінації вілантеролу та флутиказону фуроату. Підлога, маса тіла, ІМТ. За даними третьої фази популяційного аналізу фармакокінетики, що включав 1213 пацієнтів з бронхіальною астмою (712 жінок) та 1225 пацієнтів з ХОЗЛ (392 жінки), ознак впливу статі, маси тіла або ІМТ на фармакокінетичний профіль флутиказону фуроату не виявлено. За даними популяційного аналізу фармакокінетики за участю 856 пацієнтів з бронхіальною астмою (500 жінок) та 1091 пацієнта з ХОЗЛ (340 жінок), ознак впливу статі, маси тіла або ІМТ на фармакокінетичний профіль вілантеролу не виявлено. Не потрібний індивідуальний підбір дози на підставі даних про статеву приналежність, масу тіла або ІМТ.ФармакодинамікаМеханізм дії Вілантерол і флутиказону фуроат відносяться до двох різних класів лікарських препаратів – синтетичний глюкокортикоїд та селективний бета2-адреноміметик тривалої дії. Фармакодинамічні ефекти Вілантерол належить до класу селективних бета2-адреноміметиків тривалої дії (ДДБА). Фармакологічні ефекти агоністів бета2-адренорецепторів, включаючи вілантерол, принаймні частково пов'язані зі стимуляцією внутрішньоклітинної аденілатциклази – ферменту, який каталізує перетворення АТФ на цАМФ. Підвищення рівня цАМФ призводить до розслаблення гладкої мускулатури бронхів та пригнічення вивільнення з клітин (насамперед із опасистих клітин) медіаторів реакцій гіперчутливості негайного типу. Флутиказона фуроат є синтетичною трифтористою глюкокортикостероїдами з вираженою протизапальною дією. Точний механізм дії, що дозволяє усунути симптоми бронхіальної астми та ХОЗЛ, невідомий. ГКС продемонстрували широкий спектр дії на різні типи клітин (наприклад, еозинофіли, макрофаги, лімфоцити) та медіатори (наприклад, цитокіни та хемокіни, що беруть участь у процесі запалення). Між кортикостероїдами та ДДБА відбуваються молекулярні взаємодії, в результаті яких стероїдні гормони активують ген бета2-адренорецептора, підвищуючи кількість сприйнятливих адренорецепторів. ДДБА зв'язуються з ГКС-рецептором, забезпечуючи його стероїдозалежну активацію та стимулюючи транслокацію в ядро клітини. Ці синергічні взаємодії призводять до посилення протизапальної активності,що виявляється в експериментах in vitro та in vivo з різними клітинами запалення, що беруть участь у патофізіологічних процесах розвитку бронхіальної астми та ХОЗЛ. Результати клінічних досліджень з використанням біоптатів дихальних шляхів також продемонстрували синергію кортикостероїдів та ДДБА, що виникає при призначенні цих препаратів пацієнтам з ХОЗЛ у терапевтичних дозах.ІнструкціяПри відкритті та закритті кришки інгалятора Еліпта без прийому лікарського препарату відбувається втрата однієї дози. Ця доза залишається закритою всередині інгалятора, але вона недоступна для прийому. Неможливо випадково отримати велику дозу або подвійну дозу за інгаляцію. Одна доза препарату готова до інгаляції після кожного відкриття кришки. Лічильник доз показує скільки доз лікарського препарату залишилося в інгаляторі. Перед початком використання інгалятора лічильник доз показує число 30. При кожному відкриванні кришки кількість доз зменшується на 1. Коли залишається менше 10 доз половина лічильника стає червоною. Після того, як витрачено останню дозу препарату, половина лічильника виділена червоним кольором, лічильник показує цифру 0. Це означає, що інгалятор порожній. При відкритті кришки після цього лічильник доз стане повністю червоним. Підготовка дози Не слід відкривати кришку до готовності до прийому препарату. Не слід струшувати інгалятор. Опустити кришку до клацання. Доза препарату готова до інгаляції, і на підтвердження цього лічильник зменшує кількість доз на одиницю. Якщо лічильник не зменшив кількість доз після клацання, інгалятор не готовий до подачі дози лікарського препарату. У цьому випадку слід звернутися за телефоном або адресою, вказаною в підрозділі "За додатковою інформацією звертатися". Не слід струшувати інгалятор. Інгаляція лікарського препарату: Утримуючи інгалятор на деякій відстані від рота, зробити видих максимальної глибини. Не слід видихати в інгалятор. Помістити мундштук між губами та щільно обхопити його губами. Не закривати пальцями вентиляційний отвір. Губи повинні точно повторювати форму мундштуку інгалятора. Зробити один глибокий, довгий, рівномірний вдих. Затримати подих наскільки можливо (принаймні на 3-4 с). Прибрати інгалятор із рота. Повільно та спокійно видихнути. При правильному використанні інгалятора пацієнт може не відчути смаку або не відчути надходження лікарського препарату. Закриття інгалятора та полоскання ротової порожнини При необхідності очистити мундштук, перед закриттям кришки слід використовувати суху паперову серветку. 1. Підняти кришку до упору, досягши повного закриття мундштука. 2. Після інгаляції слід прополоскати рот водою. Це знизить ймовірність появи таких побічних ефектів, як біль у горлі та порожнини рота.Показання до застосуваннябронхіальна астма (препарат Релвар Еліпта® застосовується як підтримуюча терапія бронхіальної астми); хронічна обструктивна хвороба легень (препарат Релвар Еліпта® застосовується як підтримуюча терапія обструкції дихальних шляхів у пацієнтів з хронічною обструктивною хворобою легень, включаючи хронічний бронхіт та/або емфізему легень). Застосування препарату Релвар Еліпта дозволяє скоротити кількість загострень хронічної обструктивної хвороби легень у пацієнтів з повторними загостреннями в анамнезі.Протипоказання до застосуваннятяжкі алергічні реакції на молочний білок або підвищена чутливість до діючих речовин або до будь-якого іншого компонента, що входить до складу препарату в анамнезі; діти віком до 12 років (для лікування бронхіальної астми); препарат Релвар Еліпта в дозі 22 + 184 мкг/доза не показаний для лікування хронічної обструктивної хвороби легень. З обережністю: при прийомі симпатоміметиків, включаючи препарат Релвар Еліпта®, з боку ССС можуть спостерігатися такі небажані явища, як аритмія (наприклад надшлуночкова тахікардія та екстрасистолія). У зв'язку з цим пацієнтам, які страждають на тяжкі форми серцево-судинних захворювань, препарат Релвар Еліпта® слід призначати з обережністю. Як і інші ЛЗ, до складу яких входять кортикостероїди, препарат Релвар Еліпта® слід з обережністю призначати пацієнтам з туберкульозом легень, а також пацієнтам з хронічними або невилікованими інфекціями.Вагітність та лактаціяДані щодо застосування препарату під час вагітності обмежені. Застосування препарату Релвар Еліпта® у вагітних жінок допустиме лише в тому випадку, якщо потенційна користь для матері перевищує можливий ризик для плода. Даних щодо екскреції вілантеролу або флутиказону фуроату або їх метаболітів у грудне молоко людини недостатньо. Однак інші глюкокортикостероїди та бета2-агоністи визначаються в грудному молоці. Ризик проникнення препарату разом з молоком в організм новонародженої дитини не може бути виключений. Зважаючи на співвідношення користі терапії для матері та грудного вигодовування для дитини, необхідно вирішити питання або про відміну препарату, або про припинення грудного вигодовування. Фертильність Дані щодо впливу на фертильність людини відсутні. У доклінічних дослідженнях вплив вілантеролу та флутиказону фуроату на фертильність не виявлено.Побічна діяДля визначення частоти розвитку небажаних явищ, пов'язаних із прийомом препарату Релвар Еліпта®, використовувалися дані великих клінічних досліджень серед пацієнтів з ХОЗЛ та бронхіальною астмою. Програма клінічної розробки препарату для лікування бронхіальної астми включала 7034 пацієнти, які мали комплексну оцінку небажаних явищ. У програмі клінічної розробки препарату для лікування ХОЗЛ брали участь 6237 пацієнтів, які також проводили комплексну оцінку небажаних явищ. Виключаючи такі небажані явища, як пневмонія та переломи, профілі безпеки препарату у пацієнтів з ХОЗЛ та бронхіальною астмою були схожі. За даними клінічних досліджень, пневмонія і переломи частіше спостерігалися у пацієнтів, які страждають на ХОЗЛ. Небажані явища, подані нижче,перераховані відповідно до ураження органів і систем органів і частотою народження. Частота народження визначається таким чином: дуже часто (≥1/10); часто (≥1/100 та Інфекційні та паразитарні захворювання: часто – пневмонія, інфекції верхніх дихальних шляхів, бронхіт, грип, кандидоз порожнини рота та глотки. З боку нервової системи: дуже часто головний біль. Серце: нечасто — екстрасистолія. З боку дихальної системи, органів грудної клітки та середостіння: дуже часто – назофарингіт; часто – орофарингеальний біль, синусит, фарингіт, риніт, кашель, дисфонія. З боку шлунково-кишкового тракту: часто – біль у животі. З боку скелетно-м'язової та сполучної тканини: часто – артралгія, біль у спині, переломи. Загальні розлади та порушення у місці введення: часто – лихоманка.Взаємодія з лікарськими засобамиПри призначенні препарату в терапевтичних дозах клінічно значущі лікарські взаємодії вілантеролу або флутиказону фуроату вважаються малоймовірними через низькі плазматичні концентрації останніх при інгаляційному введенні. Бета-адреноблокатори можуть послаблювати або антагонізувати дію бета2-адреноміметиків. Слід уникати одночасного прийому неселективних і селективних бета-блокаторів, за винятком випадків, коли їх призначення суворо необхідне. Вілантерол і флутиказон фуроат піддаються швидкому первинному метаболізму в печінці за допомогою ізоферменту системи цитохрому CYP3A4. При одночасному призначенні препарату з сильними інгібіторами ізоферменту цитохрому CYP3A4 (наприклад, кетоконазол, ритонавір) слід бути обережним, оскільки можливе підвищення системного впливу вілантеролу і флутиказону фуроату, що в свою чергу може призвести до підвищення ризику розвитку небажаних реакцій. Вілантерол та флутиказону фуроат є субстратами P-gp. За результатами клініко-фармакологічного дослідження за участю здорових добровольців, яким одночасно призначалися вілантерол та сильний інгібітор P-gp та помірний інгібітор ізоферменту цитохрому CYP3A4 верапаміл, значного впливу на фармакокінетику вілантеролу не виявлено. Клініко-фармакологічні дослідження спільного призначення специфічного інгібітору P-gp та флутиказону фуроату не проводились.Спосіб застосування та дозиІнгаляційно. Препарат Релвар Еліпта слід застосовувати 1 раз на добу в один і той же час, вранці або ввечері. Після інгаляції слід прополоскати рот водою, не ковтаючи. Бронхіальна астма Пацієнт повинен бути поінформований про необхідність регулярного застосування препарату Релвар Еліпта навіть у разі безсимптомного перебігу захворювання. При виникненні симптомів захворювання в період між прийомами препарату як невідкладна терапія слід застосовувати інгаляційні форми бета2-агоністів короткої дії. Лікар повинен регулярно оцінювати стан пацієнта, щоб забезпечити своєчасне призначення оптимального дозування препарату Релвар Еліпта. Дозування може бути змінено лише за рекомендацією лікаря. Дорослі та підлітки 12 років та старші. Рекомендована доза препарату Релвар Еліпта®: одна інгаляція 22 мкг вілантеролу та 92 мкг флутиказону фуроату 1 раз на добу або одна інгаляція 22 мкг вілантеролу та 184 мкг флутиказону фуроату 1 раз на добу. Початкова доза препарату Релвар Еліпта® 22 мкг вілантеролу та 92 мкг флутиказону фуроату призначається пацієнтам, яким потрібні низькі або середні дози інгаляційних кортикостероїдів, що застосовуються в комбінації з бета2-агоністами тривалої дії. Препарат Релвар Еліпта® у дозі 22 мкг вілантеролу та 184 мкг флутиказону фуроату слід призначати пацієнтам, яким потрібна більш висока доза інгаляційних глюкокортикостероїдів, що застосовуються у комбінації з бета2-агоністами тривалої дії. Якщо препарат Релвар Еліпта® в дозі 22 мкг вілантеролу та 92 мкг флутиказону фуроату не забезпечує адекватного контролю захворювання, розглядається питання про збільшення дози до 22 мкг вілантеролу та 184 мкг флутиказону фуроату, що може покращити рівень контролю над перебігом брон. Діти. Безпечність та ефективність застосування препарату Релвар Еліпта® у дітей віком до 12 років не встановлена. ХОЗЛ Дорослі. Рекомендована доза препарату Релвар Еліпта®: одна інгаляція 22 мкг вілантеролу та 92 мкг флутиказону фуроату 1 раз на добу. Препарат Релвар Еліпта® у дозі 22 мкг вілантеролу та 184 мкг флутиказону фуроату не показаний для лікування пацієнтів з ХОЗЛ. Діти. Препарат за показанням ХОЗЛ у дітей не застосовується. Особливі групи пацієнтів Пацієнти похилого віку. Пацієнтам віком від 65 років не потрібний індивідуальний підбір дози препарату. Пацієнти із порушенням функції нирок. Пацієнтам з порушенням функції нирок не потрібен індивідуальний вибір дози препарату. Пацієнти із порушенням функції печінки. За даними клініко-фармакологічного дослідження, у пацієнтів з порушеннями функції печінки легкого, середнього та тяжкого ступеня спостерігається триразове зростання ступеня системної експозиції флутиказону фуроату (зі збільшенням таких показників, як Cmax та AUC). Пацієнтам із порушеннями функції печінки слід призначати препарат із обережністю, т.к. ця група хворих має більш високий ризик розвитку системних небажаних реакцій, спричинених ГКС. Рекомендації щодо застосування При першому використанні інгалятора Еліпта® немає потреби у перевірці правильності роботи або спеціальної підготовки інгалятора до експлуатації. Слід послідовно дотримуватися рекомендацій щодо застосування, наведених нижче. Інгалятор Еліпта® упакований у контейнер, що містить вологопоглинаючий пакетик із силікагелем, який не призначений для їжі чи інгаляцій. Цей пакетик слід утилізувати. Після виймання інгалятора з контейнера кришка знаходиться в закритому положенні. Не слід її відкривати до прийому препарату.ПередозуванняСимптоми: при проведенні клінічних досліджень не було отримано даних про передозування комбінації вілантеролу та флутиказону фуроату. Можливий розвиток симптомів та ознак, зумовлених дією окремих компонентів препарату та характерних для передозування бета2-агоністами та інгаляційними глюкокортикостероїдами. Лікування: специфічне лікування відсутнє. Призначається симптоматична терапія та, при необхідності, забезпечується відповідне спостереження за хворим. Застосування кардіоселективних бета-адреноблокаторів слід розглядати лише у випадках сильно виражених ефектів передозування вілантеролу, які клінічно виявляються несприйнятливістю до підтримуючої терапії. Кардіоселективні бета-адреноблокатори слід обережно призначати пацієнтам, у яких спостерігалися епізоди бронхоспазму в анамнезі.Запобіжні заходи та особливі вказівкиПрепарат Релвар Еліпта не призначений для усунення гострих симптомів бронхіальної астми або загострення ХОЗЛ. у таких випадках потрібне призначення бронходилататорів короткої дії. Збільшення частоти прийому бронходилататорів короткої дії з метою усунення симптомів свідчить про погіршення контролю над захворюванням та необхідності консультації лікаря. Пацієнтам з бронхіальною астмою або ХОЗЛ не слід припиняти лікування препаратом Релвар Еліпта без спостереження лікаря, оскільки скасування терапії може призвести до відновлення симптомів. На фоні лікування препаратом Релвар Еліпта можуть розвиватися небажані явища, пов'язані з перебігом бронхіальної астми або загостренням захворювання. Пацієнтам слід рекомендувати продовжити лікування. У разі відсутності контролю над захворюванням або погіршення стану після початку лікування препаратом Релвар Еліпта необхідна консультація лікаря. Як і за інших видів інгаляційної терапії, після прийому препарату може розвиватися парадоксальний бронхоспазм, що супроводжується швидким наростанням хрипів. У цьому випадку показано невідкладне призначення інгаляційного бронходилататора короткої дії та негайне відміна препарату Релвар Еліпта. Пацієнт повинен бути оглянутий лікарем, і йому, за потреби, може бути призначена альтернативна терапія. Пацієнтам із порушенням функції печінки середнього та тяжкого ступеня слід призначати дозу 22 мкг + 92 мкг, таким пацієнтам слід перебувати під наглядом лікаря для контролю над системними побічними реакціями, пов'язаними із застосуванням глюкокортикостероїдів. При застосуванні інгаляційних глюкокортикостероїдів (особливо за тривалого прийому у високих дозах) можуть розвиватися системні побічні реакції. Такі побічні реакції розвиваються значно рідше, ніж при пероральному прийомі глюкокортикостероїдів. До проявів можливої несприятливої системної дії відносяться: пригнічення функції гіпоталамо-гіпофізарно-надниркової системи, зниження мінеральної щільності кісток, уповільнення швидкості зростання у дітей та підлітків, катаракта та глаукома. У пацієнтів із ХОЗЛ. отримували препарат Релвар Еліпта спостерігалося підвищення частоти розвитку пневмонії, а також частоти виникнення тяжких форм пневмонії, що вимагають госпіталізації пацієнта. У деяких випадках клінічні епізоди пневмонії мали летальний кінець. Лікарям слід пам'ятати про можливість розвитку пневмонії у пацієнтів з ХОЗЛ, не забуваючи про те, що клінічні ознаки такого інфекційного захворювання маскуються симптомами загострення ХОЗЛ. Більш високий ризик розвитку пневмонії на фоні прийому препарату Релвар Еліпта мають наступні групи пацієнтів з ХОЗЛ: пацієнти, що палять, пацієнти, які раніше перенесли пневмонію. пацієнти з індексом маси тіла У пацієнтів із бронхіальною астмою випадки розвитку пневмонії спостерігалися нечасто. Пацієнти з бронхіальною астмою, які отримували препарат Релвар Еліпта у дозі 22 мкг + 184 мкт/доза, можливо, мали більш високий ризик розвитку пневмонії порівняно з пацієнтами, які отримували нижчу дозу препарату Релвар Еліпта (22 мкг + 92 мкг/доза). із групою плацебо. Чинники ризику не встановлені. У ході проведення клінічних досліджень у пацієнтів, які страждають на ХОЗЛ, була виявлена низька частота виникнення переломів кісток у всіх лікувальних групах, але при цьому у всіх групах, які отримували комбінацію вілантеролу та флутиказону фуроату, вона була дещо вищою (2 %), ніж у групі, отримували монотерапію вілантеролом 22 мкг ( Вплив на здатність до керування автотранспортом та управління механізмами Дослідження щодо вивчення впливу препарату Релвар Еліпта® на здатність до керування автотранспортом та роботи з механізмами не проводилися. Виходячи з даних фармакології вілантеролу або флутиказону фуроату, несприятливий вплив препарату на ці види діяльності не передбачається.Умови відпустки з аптекЗа рецептомВідео на цю тему
634,00 грн
594,00 грн
Склад, форма випуску та упаковкаПорошок для інгаляції – 1 осередок (1). Стрип з вілантеролом: Діюча речовина: Вілантерол трифенатат мікронізований - 40 мкг (у перерахунку на вілантерол - (25)2 мкг); Допоміжні речовини: Магнію стеарат – 125 мкг; Лактози моногідрат – до 12,5 мг. Стрип із флутиказону фуроатом: Діюча речовина: Флутиказону мікронізований фуроат 100(2)/200(2); Допоміжна речовина: Лактози моногідрат – до 12,5 мг. Примітка: 1. При виробництві готового препарату суміші діючих та допоміжних речовин можуть закладатися в кінцевий продукт з надлишком до 8% для компенсації втрат при заповненні осередків. 2. Вказано номінальну кількість діючої речовини, що закладається у процесі виробництва; доставлена кількість становить 22 мкг вілантеролу, 92 мкг та 184 мкг флутиказону фуроату, що відповідає зазначеним дозуванням. По 30 доз в пластиковий інгалятор з корпусом світло-сірого кольору, блідо-блакитною кришкою мундштуку та лічильником доз. Інгалятор містить два алюмінієві стримі, що ламінують, кожен з яких складається з 30 осередків, які містять порошок білого кольору. Інгалятор поміщений у багатошаровий контейнер з алюмінієвої фольги, що містить вологопоглинаючий пакетик. Контейнер запечатаний фольгою, що легко відкривається. По 1 контейнеру разом із інструкцією із застосування у картонній пачці.Опис лікарської формиПластиковий інгалятор з корпусом світло-сірого кольору, блідо-блакитною кришкою мундштука та лічильником доз, упакований у контейнер із фольги, що містить вологопоглинаючий пакетик. Контейнер запечатаний фольгою, що легко відкривається. Інгалятор містить два стрипи, кожен стрип складається з 30 рівномірно розподілених осередків, кожна з яких містить порошок білого кольору.Фармакотерапевтична групаПротизапальне, бронходилатувальне.ФармакокінетикаВсмоктування Абсолютна біодоступність вілантеролу та флутиказону фуроату при інгаляційному введенні комбінації вілантеролу та флутиказону фуроату склала в середньому 15,2 та 27,3% відповідно. Пероральна біодоступність обох речовин була низькою і в середньому становила 1,26 Розподіл Після внутрішньовенного введення вілантерол і флутиказону фуроат активно розподіляються в організмі, при цьому середні Vss становлять 165 і 661 л відповідно. Обидві речовини мають низьку здатність зв'язуватися з еритроцитами. У дослідженнях in vitro зв'язування вілантеролу та флутиказону фуроату з білками плазми людини було високим і досягало в середньому >93,9 та 99,6% відповідно. Ступінь зв'язування з білками плазми in vitro не зменшувався у пацієнтів з порушеннями функції печінки та нирок. Незважаючи на те, що вілантерол і флутиказону фуроат є субстратами Р-глікопротеїну (P-gp), при одночасному призначенні комбінації вілантеролу і флутиказону фуроату з інгібіторами P-gp зміна системної експозиції вілантеролу або флутиказону фуроату, мало. обидві речовини мають хорошу абсорбційну здатність. Метаболізм На підставі експериментів in vitro можна зробити висновок, що ключові шляхи метаболізму вілантеролу та флутиказону фуроату в організмі людини в першу чергу опосередковуються через ізофермент цитохрому CYP3A4. Вілантерол переважно метаболізується шляхом О-деалкілування з утворенням цілого ряду метаболітів, що мають істотно нижчу бета1- та бета2-адреноміметичну активність. Флутиказону фуроат переважно метаболізується шляхом гідролізу S-фторметилкарботіоатної групи з утворенням метаболітів, що мають значно нижчу глюкокортикостероїдну активність. Було проведено клінічне дослідження лікарських взаємодій препарату з ізоферментом цитохрому CYP3A4 при тривалому введенні комбінації вілантеролу та флутиказону фуроату (22 + 184 мкг/доза) та сильного інгібітору ізоферменту цитохрому CYP3A4 – кет0 Спільне введення препаратів призвело до підвищення середньої AUC0–24 та середньої Cmax флутиказону фуроату на 36 та 33% відповідно. Збільшення експозиції флутиказону фуроату було асоційоване зі зниженням середньої концентрації сироваткового кортизолу на 27%, виміряного за період 0-24 год.Збільшення експозиції вілантеролу не призводило до посилення характерних для бета-агоністів системних ефектів - вплив на частоту серцевих скорочень, вміст калію в крові або коригований інтервал QT (QTcF). Виведення Після перорального прийому флутиказону фуроат в організмі людини головним чином метаболізувався з утворенням метаболітів, які переважно виводилися через шлунково-кишковий тракт, за винятком дози радіоактивної речовини. Після перорального прийому вілантерол в організмі людини головним чином метаболізувався з утворенням метаболітів, які екскретувалися з сечею та фекаліями, у співвідношенні приблизно 70 та 30% дози радіоактивної речовини відповідно. T1/2 із плазми вілантеролу після інгаляційного прийому препарату становив у середньому 2,5 год. Особливі групи пацієнтів У ході третьої фази клінічних досліджень проводився популяційний мета-аналіз фармакокінетики вілантеролу та флутиказону фуроату у пацієнтів з бронхіальною астмою та ХОЗЛ. В рамках даного аналізу оцінювався вплив демографічних кваріат (вік, стать, маса, індекс маси тіла (ІМТ), расова та етнічна приналежність) на фармакокінетику вілантеролу та флутиказону фуроату. Раса. У пацієнтів з бронхіальною астмою або ХОЗЛ оцінювалися AUC0-24 флутиказони фуроату. Згідно з отриманими даними, пацієнти східно-азіатської, японської та південно-азіатської рас (12-14% пацієнтів) мали в середньому вищі показники AUC0-24 (вище не більше ніж на 53%) порівняно з пацієнтами європеоїдної раси. Тим не менш, у цих популяціях ознак вищої системної експозиції, що виявляється більш вираженим впливом на екскрецію кортизолу із сечею за 24-годинний період, не виявлено. У пацієнтів, які страждають на ХОЗЛ, вплив расової належності на фармакокінетичні параметри вілантеролу не виявлено. В середньому, за результатами оцінки Cmax вілантеролу була на 220-287% вище, a AUC0-24 була порівнянна у пацієнтів азіатського походження з показниками інших расових груп. Проте,більш висока Cmax вілантерол не мала клінічно значущий вплив на ЧСС. Діти. Для підлітків (12 років або старше) рекомендації щодо зміни режиму дозування відсутні. Фармакокінетика комбінації вілантеролу та флутиказону фуроату у пацієнтів віком до 12 років не вивчалася. Безпека та ефективність застосування комбінації вілантеролу та флутиказону фуроату у дітей віком до 12 років поки що не встановлена. Пацієнти похилого віку. Вплив віку на фармакокінетику вілантеролу та флутиказону фуроату вивчався у третій фазі клінічних досліджень, що включали пацієнтів з ХОЗЛ та бронхіальною астмою. У пацієнтів з бронхіальною астмою не було виявлено ознак впливу віку (12–84 роки) на фармакокінетичний профіль флутиказону фуроату та вілантеролу. Незважаючи на збільшення (37%) AUC0–24 вілантеролу, у пацієнтів з ХОЗЛ протягом всього вікового діапазону від 41 до 84 років, ознак впливу віку пацієнтів на фармакокінетичний профіль флутиказону фуроату не виявлено. У літнього пацієнта (у віці 84 роки) з низькою масою тіла (35 кг) AUC0–24 вілантеролу буде на 35% вище за результат, розрахований для популяції (в середньому, пацієнт з ХОЗЛ у віці 60 років та масою тіла 70 кг),у той час як Cmax вілантерол залишиться незміненою. Неймовірно, що ці відмінності є клінічно релевантними. Порушення функції нирок. За даними клініко-фармакологічного дослідження, тяжке порушення функції нирок (Cl креатиніну Порушення функції печінки. Після безперервного прийому комбінації вілантеролу та флутиказону фуроату протягом 7 днів у пацієнтів з порушенням функції печінки спостерігалося збільшення системної експозиції флутиказону фуроату (за виміряною AUC0–24 до трьох разів) порівняно зі здоровими добровольцями (згідно з класифікацією цирозу печінки по Чай: цирозу А, В або С). 3 % у порівнянні зі здоровими добровольцями.Показники нормалізованої за дозою системної експозиції флутиказону фуроату у пацієнтів з порушенням функції печінки середнього та тяжкого ступеня (стадії В та С за класифікаціями Чайлд-П'ю) були подібними. Отже, хоча хворим з порушенням функції печінки не потрібен індивідуальний підбір дози, слід бути обережним при призначенні ним даного лікарського препарату. Після безперервного прийому комбінації вілантеролу та флутиказону фуроату протягом 7 днів у пацієнтів з порушенням функції печінки легкого, середнього або тяжкого ступеня (стадії А, В та С за класифікацією Чайлд-Пью) не відзначалося значного збільшення системної експозиції вілантеролу (по Cmax та AUC0– 24).У порівнянні зі здоровими добровольцями у пацієнтів з порушенням функції печінки легкого або середнього ступеня (приймали вілантерол у дозі 22 мкг) або тяжкого ступеня (приймали вілантерол у дозі 11 мкг) не спостерігалося клінічно значущих бета-адренергічних системних ефектів (зміна ЧСС або концентрації ), викликаних прийомом комбінації вілантеролу та флутиказону фуроату. Підлога, маса тіла, ІМТ. За даними третьої фази популяційного аналізу фармакокінетики, що включав 1213 пацієнтів з бронхіальною астмою (712 жінок) та 1225 пацієнтів з ХОЗЛ (392 жінки), ознак впливу статі, маси тіла або ІМТ на фармакокінетичний профіль флутиказону фуроату не виявлено. За даними популяційного аналізу фармакокінетики за участю 856 пацієнтів з бронхіальною астмою (500 жінок) та 1091 пацієнта з ХОЗЛ (340 жінок), ознак впливу статі, маси тіла або ІМТ на фармакокінетичний профіль вілантеролу не виявлено. Не потрібний індивідуальний підбір дози на підставі даних про статеву приналежність, масу тіла або ІМТ.ФармакодинамікаМеханізм дії Вілантерол і флутиказону фуроат відносяться до двох різних класів лікарських препаратів – синтетичний глюкокортикоїд та селективний бета2-адреноміметик тривалої дії. Фармакодинамічні ефекти Вілантерол належить до класу селективних бета2-адреноміметиків тривалої дії (ДДБА). Фармакологічні ефекти агоністів бета2-адренорецепторів, включаючи вілантерол, принаймні частково пов'язані зі стимуляцією внутрішньоклітинної аденілатциклази – ферменту, який каталізує перетворення АТФ на цАМФ. Підвищення рівня цАМФ призводить до розслаблення гладкої мускулатури бронхів та пригнічення вивільнення з клітин (насамперед із опасистих клітин) медіаторів реакцій гіперчутливості негайного типу. Флутиказона фуроат є синтетичною трифтористою глюкокортикостероїдами з вираженою протизапальною дією. Точний механізм дії, що дозволяє усунути симптоми бронхіальної астми та ХОЗЛ, невідомий. ГКС продемонстрували широкий спектр дії на різні типи клітин (наприклад, еозинофіли, макрофаги, лімфоцити) та медіатори (наприклад, цитокіни та хемокіни, що беруть участь у процесі запалення). Між кортикостероїдами та ДДБА відбуваються молекулярні взаємодії, в результаті яких стероїдні гормони активують ген бета2-адренорецептора, підвищуючи кількість сприйнятливих адренорецепторів. ДДБА зв'язуються з ГКС-рецептором, забезпечуючи його стероїдозалежну активацію та стимулюючи транслокацію в ядро клітини. Ці синергічні взаємодії призводять до посилення протизапальної активності,що виявляється в експериментах in vitro та in vivo з різними клітинами запалення, що беруть участь у патофізіологічних процесах розвитку бронхіальної астми та ХОЗЛ. Результати клінічних досліджень з використанням біоптатів дихальних шляхів також продемонстрували синергію кортикостероїдів та ДДБА, що виникає при призначенні цих препаратів пацієнтам з ХОЗЛ у терапевтичних дозах.ІнструкціяПри відкритті та закритті кришки інгалятора Еліпта без прийому лікарського препарату відбувається втрата однієї дози. Ця доза залишається закритою всередині інгалятора, але вона недоступна для прийому. Неможливо випадково отримати велику дозу або подвійну дозу за інгаляцію. Одна доза препарату готова до інгаляції після кожного відкриття кришки. Лічильник доз показує скільки доз лікарського препарату залишилося в інгаляторі. Перед початком використання інгалятора лічильник доз показує число 30. При кожному відкриванні кришки кількість доз зменшується на 1. Коли залишається менше 10 доз половина лічильника стає червоною. Після того, як витрачено останню дозу препарату, половина лічильника виділена червоним кольором, лічильник показує цифру 0. Це означає, що інгалятор порожній. При відкритті кришки після цього лічильник доз стане повністю червоним. Підготовка дози Не слід відкривати кришку до готовності до прийому препарату. Не слід струшувати інгалятор. Опустити кришку до клацання. Доза препарату готова до інгаляції, і на підтвердження цього лічильник зменшує кількість доз на одиницю. Якщо лічильник не зменшив кількість доз після клацання, інгалятор не готовий до подачі дози лікарського препарату. У цьому випадку слід звернутися за телефоном або адресою, вказаною в підрозділі "За додатковою інформацією звертатися". Не слід струшувати інгалятор. Інгаляція лікарського препарату: Утримуючи інгалятор на деякій відстані від рота, зробити видих максимальної глибини. Не слід видихати в інгалятор. Помістити мундштук між губами та щільно обхопити його губами. Не закривати пальцями вентиляційний отвір. Губи повинні точно повторювати форму мундштуку інгалятора. Зробити один глибокий, довгий, рівномірний вдих. Затримати подих наскільки можливо (принаймні на 3-4 с). Прибрати інгалятор із рота. Повільно та спокійно видихнути. При правильному використанні інгалятора пацієнт може не відчути смаку або не відчути надходження лікарського препарату. Закриття інгалятора та полоскання ротової порожнини При необхідності очистити мундштук, перед закриттям кришки слід використовувати суху паперову серветку. 1. Підняти кришку до упору, досягши повного закриття мундштука. 2. Після інгаляції слід прополоскати рот водою. Це знизить ймовірність появи таких побічних ефектів, як біль у горлі та порожнини рота.Показання до застосуваннябронхіальна астма (препарат Релвар Еліпта® застосовується як підтримуюча терапія бронхіальної астми); хронічна обструктивна хвороба легень (препарат Релвар Еліпта® застосовується як підтримуюча терапія обструкції дихальних шляхів у пацієнтів з хронічною обструктивною хворобою легень, включаючи хронічний бронхіт та/або емфізему легень). Застосування препарату Релвар Еліпта дозволяє скоротити кількість загострень хронічної обструктивної хвороби легень у пацієнтів з повторними загостреннями в анамнезі.Протипоказання до застосуваннятяжкі алергічні реакції на молочний білок або підвищена чутливість до діючих речовин або до будь-якого іншого компонента, що входить до складу препарату в анамнезі; діти віком до 12 років (для лікування бронхіальної астми); препарат Релвар Еліпта в дозі 22 + 184 мкг/доза не показаний для лікування хронічної обструктивної хвороби легень. З обережністю: при прийомі симпатоміметиків, включаючи препарат Релвар Еліпта®, з боку ССС можуть спостерігатися такі небажані явища, як аритмія (наприклад надшлуночкова тахікардія та екстрасистолія). У зв'язку з цим пацієнтам, які страждають на тяжкі форми серцево-судинних захворювань, препарат Релвар Еліпта® слід призначати з обережністю. Як і інші ЛЗ, до складу яких входять кортикостероїди, препарат Релвар Еліпта® слід з обережністю призначати пацієнтам з туберкульозом легень, а також пацієнтам з хронічними або невилікованими інфекціями.Вагітність та лактаціяДані щодо застосування препарату під час вагітності обмежені. Застосування препарату Релвар Еліпта® у вагітних жінок допустиме лише в тому випадку, якщо потенційна користь для матері перевищує можливий ризик для плода. Даних щодо екскреції вілантеролу або флутиказону фуроату або їх метаболітів у грудне молоко людини недостатньо. Однак інші глюкокортикостероїди та бета2-агоністи визначаються в грудному молоці. Ризик проникнення препарату разом з молоком в організм новонародженої дитини не може бути виключений. Зважаючи на співвідношення користі терапії для матері та грудного вигодовування для дитини, необхідно вирішити питання або про відміну препарату, або про припинення грудного вигодовування. Фертильність Дані щодо впливу на фертильність людини відсутні. У доклінічних дослідженнях вплив вілантеролу та флутиказону фуроату на фертильність не виявлено.Побічна діяДля визначення частоти розвитку небажаних явищ, пов'язаних із прийомом препарату Релвар Еліпта®, використовувалися дані великих клінічних досліджень серед пацієнтів з ХОЗЛ та бронхіальною астмою. Програма клінічної розробки препарату для лікування бронхіальної астми включала 7034 пацієнти, які мали комплексну оцінку небажаних явищ. У програмі клінічної розробки препарату для лікування ХОЗЛ брали участь 6237 пацієнтів, які також проводили комплексну оцінку небажаних явищ. Виключаючи такі небажані явища, як пневмонія та переломи, профілі безпеки препарату у пацієнтів з ХОЗЛ та бронхіальною астмою були схожі. За даними клінічних досліджень, пневмонія і переломи частіше спостерігалися у пацієнтів, які страждають на ХОЗЛ. Небажані явища, подані нижче,перераховані відповідно до ураження органів і систем органів і частотою народження. Частота народження визначається таким чином: дуже часто (≥1/10); часто (≥1/100 та Інфекційні та паразитарні захворювання: часто – пневмонія, інфекції верхніх дихальних шляхів, бронхіт, грип, кандидоз порожнини рота та глотки. З боку нервової системи: дуже часто головний біль. Серце: нечасто — екстрасистолія. З боку дихальної системи, органів грудної клітки та середостіння: дуже часто – назофарингіт; часто – орофарингеальний біль, синусит, фарингіт, риніт, кашель, дисфонія. З боку шлунково-кишкового тракту: часто – біль у животі. З боку скелетно-м'язової та сполучної тканини: часто – артралгія, біль у спині, переломи. Загальні розлади та порушення у місці введення: часто – лихоманка.Взаємодія з лікарськими засобамиПри призначенні препарату в терапевтичних дозах клінічно значущі лікарські взаємодії вілантеролу або флутиказону фуроату вважаються малоймовірними через низькі плазматичні концентрації останніх при інгаляційному введенні. Бета-адреноблокатори можуть послаблювати або антагонізувати дію бета2-адреноміметиків. Слід уникати одночасного прийому неселективних і селективних бета-блокаторів, за винятком випадків, коли їх призначення суворо необхідне. Вілантерол і флутиказон фуроат піддаються швидкому первинному метаболізму в печінці за допомогою ізоферменту системи цитохрому CYP3A4. При одночасному призначенні препарату з сильними інгібіторами ізоферменту цитохрому CYP3A4 (наприклад, кетоконазол, ритонавір) слід бути обережним, оскільки можливе підвищення системного впливу вілантеролу і флутиказону фуроату, що в свою чергу може призвести до підвищення ризику розвитку небажаних реакцій. Вілантерол та флутиказону фуроат є субстратами P-gp. За результатами клініко-фармакологічного дослідження за участю здорових добровольців, яким одночасно призначалися вілантерол та сильний інгібітор P-gp та помірний інгібітор ізоферменту цитохрому CYP3A4 верапаміл, значного впливу на фармакокінетику вілантеролу не виявлено. Клініко-фармакологічні дослідження спільного призначення специфічного інгібітору P-gp та флутиказону фуроату не проводились.Спосіб застосування та дозиІнгаляційно. Препарат Релвар Еліпта слід застосовувати 1 раз на добу в один і той же час, вранці або ввечері. Після інгаляції слід прополоскати рот водою, не ковтаючи. Бронхіальна астма Пацієнт повинен бути поінформований про необхідність регулярного застосування препарату Релвар Еліпта навіть у разі безсимптомного перебігу захворювання. При виникненні симптомів захворювання в період між прийомами препарату як невідкладна терапія слід застосовувати інгаляційні форми бета2-агоністів короткої дії. Лікар повинен регулярно оцінювати стан пацієнта, щоб забезпечити своєчасне призначення оптимального дозування препарату Релвар Еліпта. Дозування може бути змінено лише за рекомендацією лікаря. Дорослі та підлітки 12 років та старші. Рекомендована доза препарату Релвар Еліпта®: одна інгаляція 22 мкг вілантеролу та 92 мкг флутиказону фуроату 1 раз на добу або одна інгаляція 22 мкг вілантеролу та 184 мкг флутиказону фуроату 1 раз на добу. Початкова доза препарату Релвар Еліпта® 22 мкг вілантеролу та 92 мкг флутиказону фуроату призначається пацієнтам, яким потрібні низькі або середні дози інгаляційних кортикостероїдів, що застосовуються в комбінації з бета2-агоністами тривалої дії. Препарат Релвар Еліпта® у дозі 22 мкг вілантеролу та 184 мкг флутиказону фуроату слід призначати пацієнтам, яким потрібна більш висока доза інгаляційних глюкокортикостероїдів, що застосовуються у комбінації з бета2-агоністами тривалої дії. Якщо препарат Релвар Еліпта® в дозі 22 мкг вілантеролу та 92 мкг флутиказону фуроату не забезпечує адекватного контролю захворювання, розглядається питання про збільшення дози до 22 мкг вілантеролу та 184 мкг флутиказону фуроату, що може покращити рівень контролю над перебігом брон. Діти. Безпечність та ефективність застосування препарату Релвар Еліпта® у дітей віком до 12 років не встановлена. ХОЗЛ Дорослі. Рекомендована доза препарату Релвар Еліпта®: одна інгаляція 22 мкг вілантеролу та 92 мкг флутиказону фуроату 1 раз на добу. Препарат Релвар Еліпта® у дозі 22 мкг вілантеролу та 184 мкг флутиказону фуроату не показаний для лікування пацієнтів з ХОЗЛ. Діти. Препарат за показанням ХОЗЛ у дітей не застосовується. Особливі групи пацієнтів Пацієнти похилого віку. Пацієнтам віком від 65 років не потрібний індивідуальний підбір дози препарату. Пацієнти із порушенням функції нирок. Пацієнтам з порушенням функції нирок не потрібен індивідуальний вибір дози препарату. Пацієнти із порушенням функції печінки. За даними клініко-фармакологічного дослідження, у пацієнтів з порушеннями функції печінки легкого, середнього та тяжкого ступеня спостерігається триразове зростання ступеня системної експозиції флутиказону фуроату (зі збільшенням таких показників, як Cmax та AUC). Пацієнтам із порушеннями функції печінки слід призначати препарат із обережністю, т.к. ця група хворих має більш високий ризик розвитку системних небажаних реакцій, спричинених ГКС. Рекомендації щодо застосування При першому використанні інгалятора Еліпта® немає потреби у перевірці правильності роботи або спеціальної підготовки інгалятора до експлуатації. Слід послідовно дотримуватися рекомендацій щодо застосування, наведених нижче. Інгалятор Еліпта® упакований у контейнер, що містить вологопоглинаючий пакетик із силікагелем, який не призначений для їжі чи інгаляцій. Цей пакетик слід утилізувати. Після виймання інгалятора з контейнера кришка знаходиться в закритому положенні. Не слід її відкривати до прийому препарату.ПередозуванняСимптоми: при проведенні клінічних досліджень не було отримано даних про передозування комбінації вілантеролу та флутиказону фуроату. Можливий розвиток симптомів та ознак, зумовлених дією окремих компонентів препарату та характерних для передозування бета2-агоністами та інгаляційними глюкокортикостероїдами. Лікування: специфічне лікування відсутнє. Призначається симптоматична терапія та, при необхідності, забезпечується відповідне спостереження за хворим. Застосування кардіоселективних бета-адреноблокаторів слід розглядати лише у випадках сильно виражених ефектів передозування вілантеролу, які клінічно виявляються несприйнятливістю до підтримуючої терапії. Кардіоселективні бета-адреноблокатори слід обережно призначати пацієнтам, у яких спостерігалися епізоди бронхоспазму в анамнезі.Запобіжні заходи та особливі вказівкиПрепарат Релвар Еліпта не призначений для усунення гострих симптомів бронхіальної астми або загострення ХОЗЛ. у таких випадках потрібне призначення бронходилататорів короткої дії. Збільшення частоти прийому бронходилататорів короткої дії з метою усунення симптомів свідчить про погіршення контролю над захворюванням та необхідність консультації лікаря. Пацієнтам з бронхіальною астмою або ХОЗЛ не слід припиняти лікування препаратом Релвар Еліпта без спостереження лікаря, оскільки скасування терапії може призвести до відновлення симптомів. На фоні лікування препаратом Релвар Еліпта можуть розвиватися небажані явища, пов'язані з перебігом бронхіальної астми або загостренням захворювання. Пацієнтам слід рекомендувати продовжити лікування. У разі відсутності контролю над захворюванням або погіршення стану після початку лікування препаратом Релвар Еліпта необхідна консультація лікаря. Як і за інших видів інгаляційної терапії, після прийому препарату може розвиватися парадоксальний бронхоспазм, що супроводжується швидким наростанням хрипів. У цьому випадку показано невідкладне призначення інгаляційного бронходилататора короткої дії та негайне відміна препарату Релвар Еліпта. Пацієнт повинен бути оглянутий лікарем, і йому, за потреби, може бути призначена альтернативна терапія. Пацієнтам із порушенням функції печінки середнього та тяжкого ступеня слід призначати дозу 22 мкг + 92 мкг, таким пацієнтам слід перебувати під наглядом лікаря для контролю над системними побічними реакціями, пов'язаними із застосуванням глюкокортикостероїдів. При застосуванні інгаляційних глюкокортикостероїдів (особливо за тривалого прийому у високих дозах) можуть розвиватися системні побічні реакції. Такі побічні реакції розвиваються значно рідше, ніж при пероральному прийомі глюкокортикостероїдів. До проявів можливої несприятливої системної дії відносяться: пригнічення функції гіпоталамо-гіпофізарно-надниркової системи, зниження мінеральної щільності кісток, уповільнення швидкості зростання у дітей та підлітків, катаракта та глаукома. У пацієнтів із ХОЗЛ. отримували препарат Релвар Еліпта спостерігалося підвищення частоти розвитку пневмонії, а також частоти виникнення тяжких форм пневмонії, що вимагають госпіталізації пацієнта. У деяких випадках клінічні епізоди пневмонії мали летальний кінець. Лікарям слід пам'ятати про можливість розвитку пневмонії у пацієнтів з ХОЗЛ, не забуваючи про те, що клінічні ознаки такого інфекційного захворювання маскуються симптомами загострення ХОЗЛ. Більш високий ризик розвитку пневмонії на фоні прийому препарату Релвар Еліпта мають наступні групи пацієнтів з ХОЗЛ: пацієнти, що палять, пацієнти, які раніше перенесли пневмонію. пацієнти з індексом маси тіла У пацієнтів із бронхіальною астмою випадки розвитку пневмонії спостерігалися нечасто. Пацієнти з бронхіальною астмою, які отримували препарат Релвар Еліпта у дозі 22 мкг + 184 мкт/доза, можливо, мали більш високий ризик розвитку пневмонії порівняно з пацієнтами, які отримували нижчу дозу препарату Релвар Еліпта (22 мкг + 92 мкг/доза). із групою плацебо. Чинники ризику не встановлені. У ході проведення клінічних досліджень у пацієнтів, які страждають на ХОЗЛ, була виявлена низька частота виникнення переломів кісток у всіх лікувальних групах, але при цьому у всіх групах, які отримували комбінацію вілантеролу та флутиказону фуроату, вона була дещо вищою (2 %), ніж у групі, отримували монотерапію вілантеролом 22 мкг ( Вплив на здатність до керування автотранспортом та управління механізмами Дослідження щодо вивчення впливу препарату Релвар Еліпта® на здатність до керування автотранспортом та роботи з механізмами не проводилися. Виходячи з даних фармакології вілантеролу або флутиказону фуроату, несприятливий вплив препарату на ці види діяльності не передбачається.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаАерозоль для інгаляцій дозований – 1 доза: Активні речовини: салметеролу ксинафоат* – 36.3 мкг, що відповідає вмісту салметеролу – 25 мкг; флутиказону пропіонат* – 50/125/200 мкг; Допоміжні речовини: 1,1,1,2-тетрафторетан – до 75 мг. * До складу включено надлишок до 10% салметеролу ксинафоату і до 15% флутиказону пропіонату для компенсації втрат під час виробництва та в дозуючому пристрої всередині інгалятора (у наведеному складі надлишок не враховується). 120 доз - інгалятори алюмінієві (1) із пластмасовим розпилювачем - пачки картонні.Опис лікарської формиАерозоль для інгаляцій дозований як суспензії білого або майже білого кольору.Фармакотерапевтична групаБронходилатируючий засіб (бета2-адреноміметик селективний+глюкокортикостероїд місцевий)ФармакокінетикаНемає даних, що свідчать, що при сумісному інгаляційному введенні салметерол і флутиказону пропіонат впливають на фармакокінетику один одного, і тому фармакокінетичні характеристики кожного компонента препарату Серетид можна розглядати окремо. Дослідження, проведене за участю 15 здорових добровольців, які одночасно отримували салметерол (інгаляційне введення 50 мкг 2 рази/добу) та інгібітор ізоферменту CYP3A4 - кетоконазол (пероральний прийом 400 мг 1 раз/сут) протягом 7 днів, показало значне підвищення. плазмі крові (збільшення Cmax у 1.4 рази та AUC у 15 разів). Не відзначалося збільшення накопичення салметеролу прийому повторних доз. У трьох пацієнтів лікування було відмінено через подовження інтервалу QTc або прискореного серцебиття із синусовою тахікардією. В інших 12 пацієнтів одночасне застосування салметеролу та кетоконазолу не мало клінічно значущого ефекту на ЧСС, рівень калію в крові або тривалість інтервалу QTc. Всмоктування Салметерол діє місцево в легеневих тканинах, тому його вміст у плазмі не є показником терапевтичних ефектів. Дані про його фармакокінетику дуже обмежені через технічні проблеми: при інгаляції в терапевтичних дозах його Cmax у плазмі вкрай низька (близько 200 пг/мл і нижче). Після регулярних інгаляцій салметеролом у крові вдається виявити гідроксинафтоєву кислоту, Css якої складають близько 100 нг/мл. Ці концентрації в 1000 разів нижчі за Css, що спостерігалися в дослідженнях токсичності. Не спостерігалося несприятливого впливу при тривалому регулярному застосуванні препарату (протягом більше 12 місяців) у пацієнтів з обструкцією дихальних шляхів. Флутиказону пропіонат: абсолютна біодоступність інгаляційного флутиказону пропіонату у здорових людей варіює залежно від інгалятора, що використовується, при введенні комбінації салметеролу і флутиказону пропіонату за допомогою дозованого аерозолю для інгаляцій вона становить 5.3. У пацієнтів з бронхіальною астмою та ХОЗЛ спостерігаються нижчі концентрації флутиказону пропіонату у плазмі крові. Системна абсорбція відбувається переважно через легені. Спочатку вона швидше, але потім її швидкість сповільнюється. Частина інгаляційної дози може бути проковтнута, але ця частина робить мінімальний внесок у системну абсорбцію внаслідок низької розчинності флутиказону пропіонату у воді та через його пресистемний метаболізм; біодоступність із шлунково-кишкового тракту становить менше 1%. У міру збільшення інгаляційної дози спостерігається лінійне збільшення концентрації флутиказону пропіонату у плазмі. Розподіл Немає даних про розподіл салметеролу. Флутиказона пропіонат має великий Vd у рівноважному стані (близько 300 л) і має порівняно високий рівень зв'язування з білками плазми (91%). Метаболізм Результати дослідження in vitro показали, що салметерол екстенсивно метаболізується під дією ізоферменту CYP3A4 системи цитохрому Р450 до -гідроксисалметеролу шляхом аліфатичного окислення. При дослідженні з повторним дозуванням салметеролу та еритроміцину у здорових добровольців були відсутні клінічно значущі зміни фармакодинамічних ефектів при прийомі 500 мг еритроміцину 3 рази на добу. Проте дослідження взаємодії салметеролу та кетоконазолу показало значне збільшення концентрації салметеролу у плазмі крові. Флутиказону пропіонат швидко елімінується з крові, головним чином у результаті метаболізму під дією ізоферменту CYP3A4 системи цитохрому Р450 до неактивного карбоксильного метаболіту. Необхідно бути обережними при одночасному застосуванні відомих інгібіторів CYP3A4 та флутиказону пропіонату, оскільки в таких ситуаціях можливе підвищення вмісту останнього в плазмі. Виведення Немає даних щодо виведення салметеролу. Розподіл флутиказону пропіонату характеризується швидким кліренсом з плазми (1150 мл/хв) і кінцевим T1/2, рівним приблизно 8 год.ФармакодинамікаМеханізм дії Препарат Серетид® - комбінований препарат, який містить салметерол і флутиказону пропіонат, що мають різні механізми дії. Салметерол запобігає виникненню симптомів бронхоспазму, флутиказону пропіонат покращує легеневу функцію та запобігає загостренню захворювання. Препарат Серетид через зручніший режим дозування може бути альтернативою для пацієнтів, які одночасно отримують агоніст β2-адренорецепторів та інгаляційний глюкокортикоїд з різних інгаляторів. Салметерол - це селективний довготривалий (до 12 годин) агоніст β2-адренорецепторів, що має довгий бічний ланцюг, який зв'язується із зовнішнім доменом рецептора. Фармакологічні властивості салметеролу забезпечують більш ефективний захист від бронхоконстрикції, що індукується гістаміном, і більш тривалу бронходилатацію (тривалістю не менше 12 годин), ніж агоністи β2-адренорецепторів короткої дії. In vitro дослідження показали, що салметерол є потужним інгібітором вивільнення з легких людини медіаторів опасистих клітин, таких як гістамін, лейкотрієни та простагландин D2, і має тривалий період дії. Салметерол пригнічує ранню та пізню фази відповіді на інгаляційні алергени. Інгібування пізньої фази відповіді зберігається протягом більше 30 годин після прийому разової дози, тоді як бронходилатируючий ефект вже відсутній. Одноразове введення салметеролу послаблює гіперреактивність бронхіального дерева. Це свідчить про те, що салметерол крім бронхорозширювальної активності має додаткову дію, не пов'язану з розширенням бронхів, клінічна значущість якого остаточно не встановлена. Цей механізм дії відрізняється від протизапального ефекту кортикостероїдів. Флутиказону пропіонат відноситься до групи кортикостероїдів для місцевого застосування і при інгаляційному введенні в рекомендованих дозах виявляє виражену протизапальну та протиалергічну дію в легенях, що призводить до зменшення клінічної симптоматики, зниження частоти загострень бронхіальної астми. Флутиказону пропіонат не викликає небажаних явищ, що спостерігаються при системному прийомі кортикостероїдів. При тривалому застосуванні інгаляційного флутиказону пропіонату добова секреція гормонів кори надниркових залоз залишається в межах норми як у дорослих, так і у дітей навіть при використанні в максимальних дозах, що рекомендуються. Після переведення пацієнтів, які отримують інші інгаляційні кортикостероїди, на прийом флутиказону пропіонату добова секреція гормонів кори надниркових залоз поступово покращується, незважаючи на попереднє та поточне періодичне використання пероральних стероїдів. Це вказує на відновлення функції надниркових залоз на фоні інгаляційного застосування флутиказону пропіонату. При тривалому застосуванні флутиказону пропіонату резервна функція кори надниркових залоз також залишається в межах норми, про що свідчить нормальне збільшення вироблення кортизолу у відповідь на відповідну стимуляцію (необхідно враховувати,що залишкове зниження адреналового резерву, викликаного попередньою терапією, може зберігатися протягом тривалого часу).ІнструкціяПеревірка інгалятора Перед першим використанням інгалятора, або якщо інгалятор не використовувався тиждень або більше, видаляють ковпачок з мундштука, злегка стиснувши ковпачок з боків, тримають інгалятор між великим і іншими пальцями однієї руки, таким чином, щоб великий палець знаходився на підставі під мундштуком, добре струшують інгалятор і випускають два струмені у повітря, щоб переконатися, що інгалятор працює. Використання інгалятора Зняти ковпачок із мундштука, злегка стиснувши ковпачок із боків. Оглянути інгалятор зовні та зсередини, включаючи мундштук, щодо виявлення сторонніх предметів. Добре струсити інгалятор, щоб переконатися, що будь-які сторонні предмети видалені, і вміст інгалятора рівномірно перемішався. Взяти інгалятор між великим пальцем та рештою пальців однієї руки у вертикальному положенні дном вгору, при цьому великий палець повинен розташовуватися на підставі під мундштуком. Видихнути настільки глибоко, наскільки можливо, потім помістити мундштук у рот між зубами, зімкнувши губи навколо нього, але не прикусуючи мундштук. Відразу після початку вдиху через рот натиснути на верхівку інгалятора, щоб здійснити розпилення препарату Серетид, при цьому продовжувати глибоко і повільно вдихати. Затримуючи дихання, вийняти інгалятор із рота та прибрати палець із верхівки інгалятора. Продовжувати затримувати подих настільки довго, наскільки це можливо. Для другого розпилення слід утримувати інгалятор вертикально і приблизно через 30 сек повторити пункти 3-7. Після застосування інгалятора необхідно прополоскати рот водою і виплюнути її. Негайно закрити ковпачок мундштука шляхом натискання та защіпки в потрібному положенні. Якщо клацання не відбувається, поверніть ковпачок мундштука і спробуйте ще раз закрити мундштук. Не натискайте на ковпачок із зусиллям. Препарат може застосовуватися через спейсер. Увага! Виконуючи пункти 5, 6 та 7, не можна поспішати. Слід починати вдих якнайповільніше, безпосередньо перед натисканням на клапан інгалятора. Перші кілька разів рекомендується попрактикуватися перед дзеркалом. Якщо Ви бачите "туман", що виходить з верхньої частини інгалятора або з куточків рота, Вам слід почати все заново, починаючи з пункту 2. Якщо лікар дав Вам інші інструкції щодо користування інгалятором, то суворо дотримуйтесь їх. Зверніться до лікаря, якщо у Вас виникнуть труднощі з використанням інгалятора. Діти Маленьким дітям може бути потрібна допомога при використанні інгалятора, і їм повинні допомагати дорослі. Дочекайтеся, коли дитина зробить видих, і введіть інгалятор в дію в момент початку вдиху. Вправляйтеся у використанні інгалятора разом із дитиною. Діти старшого віку та дорослі зі слабкими руками повинні тримати інгалятор двома руками. При цьому обидва вказівні пальці повинні розташовуватися на верхній частині інгалятора, а обидва великі пальці - на підставі нижче за мундштук. Очищення інгалятора Інгалятор необхідно чистити не рідше одного разу на тиждень. Видаліть захисний ковпачок із мундштука. Не виймайте металевий балончик із пластикового кожуха. Сухою тканиною або ватним тампоном протріть мундштук та пластиковий кожух зсередини та зовні. Закрийте мундштук захисним ковпачком. Не занурюйте металевий балон у воду.Показання до застосуванняПрепарат Серетид® призначений для регулярного лікування бронхіальної астми, якщо показана комбінована терапія бета2-адреноміметиком тривалої дії та інгаляційним глюкокортикостероїдами: пацієнтам з недостатнім контролем захворювання на фоні постійної монотерапії інгаляційними глюкокортикостероїдами при періодичному використанні бета2-адреноміметика короткої дії; пацієнтам з адекватним контролем захворювання на фоні терапії інгаляційним кортикостероїдом та бета2-адреноміметиком тривалої дії; як стартова підтримуюча терапія у пацієнтів з персистуючою бронхіальною астмою за наявності показань до призначення кортикостероїдів для досягнення контролю над захворюванням. Препарат Серетид призначений для підтримуючої терапії у пацієнтів при ХОЗЛ зі значенням ОФВ1Протипоказання до застосування- підвищена чутливість до компонентів препарату; дитячий вік до 4 років. З обережністю Як і всі інші інгаляційні препарати, що містять кортикостероїди, препарат Серетид слід застосовувати з обережністю у пацієнтів з гострим або латентним туберкульозом легень. Препарат Серетид слід призначати з обережністю при тиреотоксикозі. Препарат Серетид слід застосовувати з обережністю при грибкових, вірусних або бактеріальних інфекціях органів дихання. При прийомі будь-яких препаратів групи симпатоміметиків, особливо при перевищенні терапевтичних доз, можливий розвиток серцево-судинних явищ, як збільшення систолічного АТ і ЧСС. З цієї причини препарат Серетид слід з обережністю призначати пацієнтам із серцево-судинними захворюваннями, у т.ч. аритміями, такими як суправентрикулярна тахікардія та екстрасистолія, шлуночкова екстрасистолія, фібриляція передсердь. Усі симпатоміметичні препарати у дозуваннях, що перевищують терапевтичні, можуть спричинити транзиторне зниження рівня калію у сироватці крові. Тому препарат Серетид слід з обережністю призначати пацієнтам із гіпокаліємією. Будь-який інгаляційний кортикостероїд може викликати системні ефекти, особливо при тривалому використанні у високих дозах. Тому препарат слід застосовувати з обережністю при глаукомі, катаракті, остеопорозі. Є дуже рідкісні повідомлення про підвищення рівня глюкози в крові, тому хворим на цукровий діабет слід застосовувати препарат Серетид з обережністю.Вагітність та лактаціяФертильність Відсутні дані щодо впливу на фертильність у людини. У дослідженнях на тваринах не було виявлено впливу флутиказону пропіонату або салметеролу ксинафоату на фертильність самців чи самок. Вагітність Дані щодо застосування препарату у вагітних жінок обмежені. Застосування під час вагітності можливе лише у випадку, якщо потенційна користь для матері перевищує можливий ризик для плода. Відповідно до результатів ретроспективного дослідження, не виявлено підвищеного ризику виникнення серйозних вроджених вад розвитку (СВПР) після впливу флутиказону пропіонату протягом І триместру вагітності порівняно з іншими інгаляційними кортикостеродами. При проведенні досліджень репродуктивної токсичності у тварин з введенням кожного компонента препарату окремо, так і їх комбінації, було виявлено вплив на плід надлишкових системних концентрацій активного бета2-адреноміметика і кортикостероїдів. Великий досвід клінічного застосування препаратів даного класу свідчить, що з використанням терапевтичних доз описані ефекти є клінічно значущими. Період грудного вигодовування Концентрація салметеролу та флутиказону пропіонату в плазмі крові після вдихання препарату в терапевтичних дозах вкрай низька, тому їх концентрація у грудному молоці має бути такою ж низькою. Це підтверджується дослідженнями тварин, у молоці яких визначалися низькі концентрації препарату. Супутніх даних щодо грудного молока у жінок немає. Застосування препарату в період грудного вигодовування допустиме лише у випадку, якщо потенційна користь для матері перевищує можливий ризик для дитини. Протипоказання: застосування препарату дітям віком до 4 років.Побічна діяУсі небажані реакції, представлені нижче, характерні для діючих речовин - салметеролу та флутиказону пропіонату окремо. Профіль небажаних реакцій препарату Серетид не відрізняється від профілю небажаних реакцій його діючих речовин. Небажані реакції, представлені нижче, перераховані відповідно до ураження органів і систем органів і частотою народження. Частота народження визначається наступним чином: дуже часто (≥1/10), часто (≥1/100 і Дані клінічних досліджень Частота народження небажаних реакцій Інфекційні та паразитарні захворювання: часто – кандидоз ротової порожнини та глотки, пневмонія (у пацієнтів з ХОЗЛ); рідко – кандидоз стравоходу. З боку імунної системи: реакції гіперчутливості: нечасто – шкірні реакції гіперчутливості, задишка; рідко – анафілактичні реакції. З боку ендокринної системи: можливі системні ефекти: нечасто – катаракта; рідко – глаукома. З боку обміну речовин та харчування: нечасто – гіперглікемія; дуже рідко – гіпокаліємія. Порушення психіки: нечасто – тривожність, порушення сну; рідко – зміни у поведінці, в т.ч. гіперактивність та дратівливість (особливо у дітей). З боку нервової системи: дуже часто – головний біль; нечасто – тремор. З боку серця: нечасто – прискорене серцебиття, тахікардія, фібриляція передсердь; рідко - аритмія, включаючи шлуночкову екстрасистолію, надшлуночкову тахікардію та екстрасистолію. З боку дихальної системи, органів грудної клітки та середостіння: часто - захриплість голосу та/або дисфонія; нечасто – подразнення глотки. З боку шкіри та підшкірних тканин: нечасто – синці. З боку кістково-м'язової системи та сполучної тканини: часто – м'язові спазми, артралгія. Дані післяреєстраційних спостережень Частота народження небажаних реакцій З боку імунної системи: реакції гіперчутливості: рідко – ангіоневротичний набряк (головним чином набряк обличчя та ротоглотки), бронхоспазм. З боку ендокринної системи: можливі системні ефекти рідко – синдром Кушинга, кушінгоїдні симптоми, пригнічення функції надниркових залоз, затримка росту у дітей та підлітків, зниження мінеральної щільності кісткової тканини. З боку дихальної системи, органів грудної клітки та середостіння: рідко – парадоксальний бронхоспазм.Взаємодія з лікарськими засобамиЧерез небезпеку розвитку бронхоспазму слід уникати застосування селективних та неселективних бета-адреноблокаторів, за винятком тих випадків, коли вони вкрай необхідні пацієнтові. У звичайних ситуаціях інгаляції флутиказону пропіонату супроводжуються низькими концентраціями його в плазмі внаслідок інтенсивного метаболізму при "першому проходженні" та високого системного кліренсу під впливом ізоферменту CYP3A4 системи цитохрому Р450 у кишечнику та печінці. Завдяки цьому клінічно значуща взаємодія за участю флутиказону пропіонату є малоймовірною. Дослідження лікарської взаємодії показало, що ритонавір – високоактивний інгібітор ізоферменту CYP3A4 – може викликати різке підвищення концентрації флутиказону пропіонату в плазмі, внаслідок чого суттєво знижуються концентрації сироваткового кортизолу. У період післяреєстраційних спостережень були отримані повідомлення про клінічно значущі лікарські взаємодії у пацієнтів, які одночасно отримували флутиказону пропіонат (інтраназально або інгаляційно) та ритонавір. Ці взаємодії викликали системні побічні ефекти, властиві кортикостероїдам, такі як синдром Кушинга і пригнічення функції надниркових залоз. Зважаючи на сказане, слід уникати одночасного застосування флутиказону пропіонату та ритонавіру, крім тих випадків, коли потенційна користь для пацієнта перевищує ризик системних побічних ефектів кортикостероїдів. Дослідження показали, що інші інгібітори ізоферменту CYP3A4 викликають мізерно мале (еритроміцин) та незначне (кетоконазол) підвищення вмісту флутиказону пропіонату в плазмі, при якому практично не знижуються концентрації сироваткового кортизолу. Незважаючи на це, рекомендується бути обережним при одночасному застосуванні флутиказону пропіонату та сильних інгібіторів CYP3A4 (наприклад, кетоконазолу), оскільки при таких комбінаціях не виключається ймовірність підвищення концентрації флутиказону пропіонату в плазмі, що може потенційно збільшити системні ефекти. При дослідженні взаємодії лікарських препаратів було виявлено, що застосування супутньої системної терапії кетоконазолу значно підвищує концентрацію салметеролу в плазмі крові (збільшення Cmax в 1.4 рази і AUC в 15 разів). Це може призвести до подовження інтервалу QTc. Слід бути обережними при сумісному призначенні сильних інгібіторів CYP3A4 (наприклад, кетоконазолу) і салметеролу. Похідні ксантину, кортикостероїдів та діуретики підвищують ризик розвитку гіпокаліємії (особливо у пацієнтів із загостренням бронхіальної астми, при гіпоксії). Інгібітори МАО та трициклічні антидепресанти збільшують ризик розвитку побічних ефектів із боку серцево-судинної системи. Препарат Серетид сумісний з кромогліцієвою кислотою.Спосіб застосування та дозиПрепарат Серетид призначений тільки для інгаляцій. Пацієнт повинен бути поінформований про те, що для отримання оптимального ефекту препарат слід застосовувати регулярно, навіть за відсутності клінічних симптомів бронхіальної астми та ХОЗЛ. Лікар повинен регулярно оцінювати ефективність лікування пацієнта. Визначення тривалості курсу терапії та зміна дози препарату можливе лише за рекомендацією лікаря. Бронхіальна астма Дозу препарату Серетид слід знижувати до найнижчої дози, що забезпечує ефективний контроль симптомів. Якщо прийом препарату Серетид 2 рази на добу забезпечує контроль над симптомами, в рамках зниження дози до мінімально ефективної можливе зниження частоти прийому препарату до 1 разу на добу. Пацієнту слід призначати таку форму препарату Серетид, яка містить дозу флутиказону пропіонату, що відповідає тяжкості захворювання. Якщо терапія інгаляційними глюкокортикостероїдами не забезпечує адекватний контроль над захворюванням, то їх заміна на препарат Серетид у дозі, терапевтично еквівалентній дозі ГКС, що вводяться, може поліпшити контроль перебігу бронхіальної астми. У пацієнтів, у яких можна контролювати перебіг бронхіальної астми виключно за допомогою інгаляційних кортикостероїдів, їх заміна на препарат Серетид може дозволити знизити дозу кортикостероїдів, необхідну для контролю перебігу астми. Рекомендовані дози Дорослі та діти 12 років і старші: дві інгаляції (25 мкг салметеролу та 50 мкг флутиказону пропіонату) 2 рази/добу, або дві інгаляції (25 мкг салметеролу та 125 мкг флутиказону пропіонату) 2 рази/2 та 250 мкг флутиказону пропіонату) 2 рази/добу. Діти 4 років і старші: дві інгаляції (25 мкг салметеролу та 50 мкг флутиказону пропіонату) 2 рази на добу. На даний час немає даних про застосування препарату Серетид у дітей віком до 4 років. Хронічна обструктивна хвороба легень (ХОЗЛ) Для дорослих пацієнтів максимальна рекомендована доза становить дві інгаляції (25 мкг салметеролу та 250 мкг флутиказону пропіонату) 2 рази на добу. Особливі групи пацієнтів Немає необхідності знижувати дозу препарату Серетид у пацієнтів похилого віку, а також у пацієнтів з порушеннями функції нирок або печінки.ПередозуванняНе рекомендується призначення препарату у дозах, що перевищують зазначені у розділі інструкції. Дуже важливо регулярно переглядати режим дозування пацієнта та знижувати дозу до найнижчої з рекомендованих доз, що забезпечує ефективний контроль над захворюванням. Симптоми Очікувані симптоми та ознаки передозування салметеролу типові для надмірної бета2-адренергічної стимуляції, і включають тремор, головний біль, тахікардію, підвищення систолічного артеріального тиску та гіпокаліємію. Гостре передозування флутиказону пропіонатом при інгаляційному введенні може спровокувати тимчасове пригнічення гіпоталамо-гіпофізарно-надниркової системи. Зазвичай це вимагає прийняття якихось екстрених заходів, оскільки нормальна функція надниркових залоз відновлюється протягом кількох днів. При прийомі препарату в дозах вище рекомендованих протягом тривалого періоду часу можливе значне пригнічення функції кори надниркових залоз. Описані рідкісні випадки гострого адреналового кризу, які виникали переважно у дітей, які отримували дози препарату вище за рекомендовані протягом тривалого часу (кілька місяців або років). Гострий адреналовий криз проявляється гіпоглікемією, що супроводжується сплутаністю свідомості та/або судомами. До ситуацій, які можуть бути пусковими факторами гострого адреналового кризу, відносяться травма, хірургічне втручання, інфекція або будь-яке швидке зниження дози флутиказону пропіонату, що вдихається, до складу препарату Серетид®. Лікування Відсутнє специфічне лікування передозування салметеролу та флутиказону пропіонату. У разі передозування слід проводити підтримуючу терапію та спостерігати за станом пацієнта. При хронічному передозуванні рекомендується проводити контроль резервної функції кори надниркових залоз.Запобіжні заходи та особливі вказівкиПрепарат Серетид не призначений для полегшення гострих симптомів, оскільки в таких випадках слід застосовувати швидко- та короткодіючий інгаляційний бронходилататор (наприклад, сальбутамол). Пацієнтів потрібно поінформувати про те, щоб вони завжди мали під рукою препарат для усунення гострих симптомів. Комбінація салметеролу і флутиказону пропіонату може використовуватися для початкової підтримуючої терапії у пацієнтів з персистуючою бронхіальною астмою (щоденне виникнення симптомів або щоденне використання засобів для усунення нападів) за наявності показань до призначення кортикостероїдів та приблизного їх дозування. Частіше застосування бронходилататорів короткої дії для полегшення симптомів свідчить про погіршення контролю захворювання, і в таких ситуаціях пацієнт повинен звертатися до лікаря. Раптове погіршення контролю бронхоспастичного синдрому, що посилюється, становить потенційну загрозу життю, і в таких ситуаціях пацієнт теж повинен звертатися до лікаря. Лікар повинен розглянути можливість призначення вищої дози кортикостероїдів. Якщо доза препарату Серетид® не забезпечує адекватний контроль захворювання, пацієнт теж повинен звернутися до лікаря. Пацієнтам з астмою не можна різко припиняти лікування препаратом Серетид через небезпеку розвитку загострення, дозу препарату слід знижувати поступово під контролем лікаря. У пацієнтів з ХОЗЛ відміна препарату може супроводжуватися симптомами декомпенсації та потребує спостереження лікаря. У клінічних дослідженнях отримано дані про збільшення частоти пневмонії у пацієнтів з ХОЗЛ, які одержують препарат Серетид. Лікарям слід пам'ятати про можливість розвитку пневмонії при ХОЗЛ, оскільки клінічна картина пневмонії та загострення ХОЗЛ часто схожі. Будь-який інгаляційний кортикостероїд може викликати системні ефекти, особливо при тривалому використанні у високих дозах; однак ймовірність виникнення таких симптомів набагато нижча, ніж при лікуванні пероральними кортикостероїдами. Можливі системні реакції включають синдром Кушинга, кушінгоїдні риси, пригнічення функції надниркових залоз, затримку росту у дітей та підлітків, зниження мінеральної щільності кісткової тканини, катаракту та глаукому. Тому при лікуванні бронхіальної астми важливо знижувати дозу до найнижчої дози, що забезпечує ефективний контроль над захворюванням. В екстрених та планових ситуаціях, здатних викликати стрес, завжди необхідно пам'ятати про можливість пригнічення надниркових залоз і бути готовим до застосування кортикостероїдів. При проведенні реанімаційних заходів чи хірургічних втручань потрібно визначення ступеня надниркової недостатності. Рекомендується регулярно вимірювати зростання дітей, які отримують тривалу терапію інгаляційними глюкокортикостероїдами. Зважаючи на можливість пригнічення надниркових залоз, пацієнтів, переведених з пероральних кортикостероїдів на інгаляційну терапію флутиказону пропіонатом, слід лікувати з особливою обережністю та регулярно контролювати у них функцію кори надниркових залоз. Після початку лікування інгаляційним флутиказоном пропіонатом системні глюкокортикоїди слід скасовувати поступово, і такі пацієнти повинні мати при собі спеціальну картку пацієнта, що містить вказівку про можливу потребу в додатковому введенні глюкокортикостероїдів у стресових ситуаціях. У хворих із загостренням бронхіальної астми, гіпоксією необхідно контролювати концентрацію іонів К+ у плазмі. Є дуже рідкісні повідомлення про підвищення рівня глюкози в крові і слід пам'ятати, призначаючи комбінацію салметеролу і флутиказону пропіонату хворим на цукровий діабет. У постреєстраційний період були отримані повідомлення про клінічно значущу лікарську взаємодію між флутиказону пропіонатом і ритонавіром, що призводить до системних ефектів кортикостероїдів, включаючи синдром Кушинга та пригнічення функції надниркових залоз. Тому рекомендується уникати спільного застосування флутиказону пропіонату та ритонавіру, за винятком випадків, коли потенційна користь для пацієнта перевищує ризик, пов'язаний із системними ефектами кортикостероїдів. Дані клінічного дослідження безпеки салметеролу, що додається до терапії бронхіальної астми, порівняно з плацебо показали, що частота летальних наслідків, зумовлених бронхіальною астмою, була значно вищою в групі салметеролу. При прийомі салметеролу, порівняно з плацебо, ризик серйозних небажаних реакцій з боку дихальної системи або летального результату у пацієнтів афро-американського походження, імовірно, вищий, ніж у інших пацієнтів. Значення фармакогенетичних факторів чи інших причин невідоме. Вплив, супутній застосуванню кортикостероїдів на ризик виникнення летальних наслідків у пацієнтів з астмою в цьому дослідженні не вивчався. Як і інші інгаляційні препарати, препарат Серетид може викликати парадоксальний бронхоспазм, що виявляється наростанням задишки безпосередньо після застосування. У цьому випадку слід негайно застосувати швидко- та короткодіючий інгаляційний бронходилататор, відмінити препарат Серетид, обстежити пацієнта та розпочати, при необхідності, альтернативну терапію. Є повідомлення про побічні реакції, пов'язані з фармакологічною дією бета2-антагоністів, таких як тремор, суб'єктивне почуття серцебиття та головний біль. Однак дані реакції носять короткочасний характер, і їхня вираженість зменшується при регулярній терапії. Вплив на здатність до керування автотранспортом та управління механізмами У клінічних дослідженнях не отримано даних щодо впливу препарату на здатність керувати транспортними засобами та іншими механізмами, проте слід враховувати побічні дії, які може спричинити препарат.Умови відпустки з аптекЗа рецептомВідео на цю тему
936,00 грн
474,00 грн
Склад, форма випуску та упаковкаАерозоль для інгаляцій дозований – 1 доза: Активні речовини: салметеролу ксинафоат* – 36.3 мкг, що відповідає вмісту салметеролу – 25 мкг; флутиказону пропіонат* – 50/125/200 мкг; Допоміжні речовини: 1,1,1,2-тетрафторетан – до 75 мг. * До складу включено надлишок до 10% салметеролу ксинафоату і до 15% флутиказону пропіонату для компенсації втрат під час виробництва та в дозуючому пристрої всередині інгалятора (у наведеному складі надлишок не враховується). 120 доз - інгалятори алюмінієві (1) із пластмасовим розпилювачем - пачки картонні.Опис лікарської формиАерозоль для інгаляцій дозований як суспензії білого або майже білого кольору.Фармакотерапевтична групаБронходилатируючий засіб (бета2-адреноміметик селективний+глюкокортикостероїд місцевий)ФармакокінетикаНемає даних, що свідчать, що при сумісному інгаляційному введенні салметерол і флутиказону пропіонат впливають на фармакокінетику один одного, і тому фармакокінетичні характеристики кожного компонента препарату Серетид можна розглядати окремо. Дослідження, проведене за участю 15 здорових добровольців, які одночасно отримували салметерол (інгаляційне введення 50 мкг 2 рази/добу) та інгібітор ізоферменту CYP3A4 - кетоконазол (пероральний прийом 400 мг 1 раз/сут) протягом 7 днів, показало значне підвищення. плазмі крові (збільшення Cmax у 1.4 рази та AUC у 15 разів). Не відзначалося збільшення накопичення салметеролу прийому повторних доз. У трьох пацієнтів лікування було відмінено через подовження інтервалу QTc або прискореного серцебиття із синусовою тахікардією. В інших 12 пацієнтів одночасне застосування салметеролу та кетоконазолу не мало клінічно значущого ефекту на ЧСС, рівень калію в крові або тривалість інтервалу QTc. Всмоктування Салметерол діє місцево в легеневих тканинах, тому його вміст у плазмі не є показником терапевтичних ефектів. Дані про його фармакокінетику дуже обмежені через технічні проблеми: при інгаляції в терапевтичних дозах його Cmax у плазмі вкрай низька (близько 200 пг/мл і нижче). Після регулярних інгаляцій салметеролом у крові вдається виявити гідроксинафтоєву кислоту, Css якої складають близько 100 нг/мл. Ці концентрації в 1000 разів нижчі за Css, що спостерігалися в дослідженнях токсичності. Не спостерігалося несприятливого впливу при тривалому регулярному застосуванні препарату (протягом більше 12 місяців) у пацієнтів з обструкцією дихальних шляхів. Флутиказону пропіонат: абсолютна біодоступність інгаляційного флутиказону пропіонату у здорових людей варіює залежно від інгалятора, що використовується, при введенні комбінації салметеролу і флутиказону пропіонату за допомогою дозованого аерозолю для інгаляцій вона становить 5.3. У пацієнтів з бронхіальною астмою та ХОЗЛ спостерігаються нижчі концентрації флутиказону пропіонату у плазмі крові. Системна абсорбція відбувається переважно через легені. Спочатку вона швидше, але потім її швидкість сповільнюється. Частина інгаляційної дози може бути проковтнута, але ця частина робить мінімальний внесок у системну абсорбцію внаслідок низької розчинності флутиказону пропіонату у воді та через його пресистемний метаболізм; біодоступність із шлунково-кишкового тракту становить менше 1%. У міру збільшення інгаляційної дози спостерігається лінійне збільшення концентрації флутиказону пропіонату у плазмі. Розподіл Немає даних про розподіл салметеролу. Флутиказона пропіонат має великий Vd у рівноважному стані (близько 300 л) і має порівняно високий рівень зв'язування з білками плазми (91%). Метаболізм Результати дослідження in vitro показали, що салметерол екстенсивно метаболізується під дією ізоферменту CYP3A4 системи цитохрому Р450 до -гідроксисалметеролу шляхом аліфатичного окислення. При дослідженні з повторним дозуванням салметеролу та еритроміцину у здорових добровольців були відсутні клінічно значущі зміни фармакодинамічних ефектів при прийомі 500 мг еритроміцину 3 рази на добу. Проте дослідження взаємодії салметеролу та кетоконазолу показало значне збільшення концентрації салметеролу у плазмі крові. Флутиказону пропіонат швидко елімінується з крові, головним чином у результаті метаболізму під дією ізоферменту CYP3A4 системи цитохрому Р450 до неактивного карбоксильного метаболіту. Необхідно бути обережними при одночасному застосуванні відомих інгібіторів CYP3A4 та флутиказону пропіонату, оскільки в таких ситуаціях можливе підвищення вмісту останнього в плазмі. Виведення Немає даних щодо виведення салметеролу. Розподіл флутиказону пропіонату характеризується швидким кліренсом з плазми (1150 мл/хв) і кінцевим T1/2, рівним приблизно 8 год.ФармакодинамікаМеханізм дії Препарат Серетид® - комбінований препарат, який містить салметерол і флутиказону пропіонат, що мають різні механізми дії. Салметерол запобігає виникненню симптомів бронхоспазму, флутиказону пропіонат покращує легеневу функцію та запобігає загостренню захворювання. Препарат Серетид через зручніший режим дозування може бути альтернативою для пацієнтів, які одночасно отримують агоніст β2-адренорецепторів та інгаляційний глюкокортикоїд з різних інгаляторів. Салметерол - це селективний довготривалий (до 12 годин) агоніст β2-адренорецепторів, що має довгий бічний ланцюг, який зв'язується із зовнішнім доменом рецептора. Фармакологічні властивості салметеролу забезпечують більш ефективний захист від бронхоконстрикції, що індукується гістаміном, і більш тривалу бронходилатацію (тривалістю не менше 12 годин), ніж агоністи β2-адренорецепторів короткої дії. In vitro дослідження показали, що салметерол є потужним інгібітором вивільнення з легких людини медіаторів опасистих клітин, таких як гістамін, лейкотрієни та простагландин D2, і має тривалий період дії. Салметерол пригнічує ранню та пізню фази відповіді на інгаляційні алергени. Інгібування пізньої фази відповіді зберігається протягом більше 30 годин після прийому разової дози, тоді як бронходилатируючий ефект вже відсутній. Одноразове введення салметеролу послаблює гіперреактивність бронхіального дерева. Це свідчить про те, що салметерол крім бронхорозширювальної активності має додаткову дію, не пов'язану з розширенням бронхів, клінічна значущість якого остаточно не встановлена. Цей механізм дії відрізняється від протизапального ефекту кортикостероїдів. Флутиказону пропіонат відноситься до групи кортикостероїдів для місцевого застосування і при інгаляційному введенні в рекомендованих дозах виявляє виражену протизапальну та протиалергічну дію в легенях, що призводить до зменшення клінічної симптоматики, зниження частоти загострень бронхіальної астми. Флутиказону пропіонат не викликає небажаних явищ, що спостерігаються при системному прийомі кортикостероїдів. При тривалому застосуванні інгаляційного флутиказону пропіонату добова секреція гормонів кори надниркових залоз залишається в межах норми як у дорослих, так і у дітей навіть при використанні в максимальних дозах, що рекомендуються. Після переведення пацієнтів, які отримують інші інгаляційні кортикостероїди, на прийом флутиказону пропіонату добова секреція гормонів кори надниркових залоз поступово покращується, незважаючи на попереднє та поточне періодичне використання пероральних стероїдів. Це вказує на відновлення функції надниркових залоз на фоні інгаляційного застосування флутиказону пропіонату. При тривалому застосуванні флутиказону пропіонату резервна функція кори надниркових залоз також залишається в межах норми, про що свідчить нормальне збільшення вироблення кортизолу у відповідь на відповідну стимуляцію (необхідно враховувати,що залишкове зниження адреналового резерву, викликаного попередньою терапією, може зберігатися протягом тривалого часу).ІнструкціяПеревірка інгалятора Перед першим використанням інгалятора, або якщо інгалятор не використовувався тиждень або більше, видаляють ковпачок з мундштука, злегка стиснувши ковпачок з боків, тримають інгалятор між великим і іншими пальцями однієї руки, таким чином, щоб великий палець знаходився на підставі під мундштуком, добре струшують інгалятор і випускають два струмені у повітря, щоб переконатися, що інгалятор працює. Використання інгалятора Зняти ковпачок із мундштука, злегка стиснувши ковпачок із боків. Оглянути інгалятор зовні та зсередини, включаючи мундштук, щодо виявлення сторонніх предметів. Добре струсити інгалятор, щоб переконатися, що будь-які сторонні предмети видалені, і вміст інгалятора рівномірно перемішався. Взяти інгалятор між великим пальцем та рештою пальців однієї руки у вертикальному положенні дном вгору, при цьому великий палець повинен розташовуватися на підставі під мундштуком. Видихнути настільки глибоко, наскільки можливо, потім помістити мундштук у рот між зубами, зімкнувши губи навколо нього, але не прикусуючи мундштук. Відразу після початку вдиху через рот натиснути на верхівку інгалятора, щоб здійснити розпилення препарату Серетид, при цьому продовжувати глибоко і повільно вдихати. Затримуючи дихання, вийняти інгалятор із рота та прибрати палець із верхівки інгалятора. Продовжувати затримувати подих настільки довго, наскільки це можливо. Для другого розпилення слід утримувати інгалятор вертикально і приблизно через 30 сек повторити пункти 3-7. Після застосування інгалятора необхідно прополоскати рот водою і виплюнути її. Негайно закрити ковпачок мундштука шляхом натискання та защіпки в потрібному положенні. Якщо клацання не відбувається, поверніть ковпачок мундштука і спробуйте ще раз закрити мундштук. Не натискайте на ковпачок із зусиллям. Препарат може застосовуватися через спейсер. Увага! Виконуючи пункти 5, 6 та 7, не можна поспішати. Слід починати вдих якнайповільніше, безпосередньо перед натисканням на клапан інгалятора. Перші кілька разів рекомендується попрактикуватися перед дзеркалом. Якщо Ви бачите "туман", що виходить з верхньої частини інгалятора або з куточків рота, Вам слід почати все заново, починаючи з пункту 2. Якщо лікар дав Вам інші інструкції щодо користування інгалятором, то суворо дотримуйтесь їх. Зверніться до лікаря, якщо у Вас виникнуть труднощі з використанням інгалятора. Діти Маленьким дітям може бути потрібна допомога при використанні інгалятора, і їм повинні допомагати дорослі. Дочекайтеся, коли дитина зробить видих, і введіть інгалятор в дію в момент початку вдиху. Вправляйтеся у використанні інгалятора разом із дитиною. Діти старшого віку та дорослі зі слабкими руками повинні тримати інгалятор двома руками. При цьому обидва вказівні пальці повинні розташовуватися на верхній частині інгалятора, а обидва великі пальці - на підставі нижче за мундштук. Очищення інгалятора Інгалятор необхідно чистити не рідше одного разу на тиждень. Видаліть захисний ковпачок із мундштука. Не виймайте металевий балончик із пластикового кожуха. Сухою тканиною або ватним тампоном протріть мундштук та пластиковий кожух зсередини та зовні. Закрийте мундштук захисним ковпачком. Не занурюйте металевий балон у воду.Показання до застосуванняПрепарат Серетид® призначений для регулярного лікування бронхіальної астми, якщо показана комбінована терапія бета2-адреноміметиком тривалої дії та інгаляційним глюкокортикостероїдами: пацієнтам з недостатнім контролем захворювання на фоні постійної монотерапії інгаляційними глюкокортикостероїдами при періодичному використанні бета2-адреноміметика короткої дії; пацієнтам з адекватним контролем захворювання на фоні терапії інгаляційним кортикостероїдом та бета2-адреноміметиком тривалої дії; як стартова підтримуюча терапія у пацієнтів з персистуючою бронхіальною астмою за наявності показань до призначення кортикостероїдів для досягнення контролю над захворюванням. Препарат Серетид призначений для підтримуючої терапії у пацієнтів при ХОЗЛ зі значенням ОФВ1Протипоказання до застосування- підвищена чутливість до компонентів препарату; дитячий вік до 4 років. З обережністю Як і всі інші інгаляційні препарати, що містять кортикостероїди, препарат Серетид слід застосовувати з обережністю у пацієнтів з гострим або латентним туберкульозом легень. Препарат Серетид слід призначати з обережністю при тиреотоксикозі. Препарат Серетид слід застосовувати з обережністю при грибкових, вірусних або бактеріальних інфекціях органів дихання. При прийомі будь-яких препаратів групи симпатоміметиків, особливо при перевищенні терапевтичних доз, можливий розвиток серцево-судинних явищ, як збільшення систолічного АТ і ЧСС. З цієї причини препарат Серетид слід з обережністю призначати пацієнтам із серцево-судинними захворюваннями, у т.ч. аритміями, такими як суправентрикулярна тахікардія та екстрасистолія, шлуночкова екстрасистолія, фібриляція передсердь. Усі симпатоміметичні препарати у дозуваннях, що перевищують терапевтичні, можуть спричинити транзиторне зниження рівня калію у сироватці крові. Тому препарат Серетид слід з обережністю призначати пацієнтам із гіпокаліємією. Будь-який інгаляційний кортикостероїд може викликати системні ефекти, особливо при тривалому використанні у високих дозах. Тому препарат слід застосовувати з обережністю при глаукомі, катаракті, остеопорозі. Є дуже рідкісні повідомлення про підвищення рівня глюкози в крові, тому хворим на цукровий діабет слід застосовувати препарат Серетид з обережністю.Вагітність та лактаціяФертильність Відсутні дані щодо впливу на фертильність у людини. У дослідженнях на тваринах не було виявлено впливу флутиказону пропіонату або салметеролу ксинафоату на фертильність самців чи самок. Вагітність Дані щодо застосування препарату у вагітних жінок обмежені. Застосування під час вагітності можливе лише у випадку, якщо потенційна користь для матері перевищує можливий ризик для плода. Відповідно до результатів ретроспективного дослідження, не виявлено підвищеного ризику виникнення серйозних вроджених вад розвитку (СВПР) після впливу флутиказону пропіонату протягом І триместру вагітності порівняно з іншими інгаляційними кортикостеродами. При проведенні досліджень репродуктивної токсичності у тварин з введенням кожного компонента препарату окремо, так і їх комбінації, було виявлено вплив на плід надлишкових системних концентрацій активного бета2-адреноміметика і кортикостероїдів. Великий досвід клінічного застосування препаратів даного класу свідчить, що з використанням терапевтичних доз описані ефекти є клінічно значущими. Період грудного вигодовування Концентрація салметеролу та флутиказону пропіонату в плазмі крові після вдихання препарату в терапевтичних дозах вкрай низька, тому їх концентрація у грудному молоці має бути такою ж низькою. Це підтверджується дослідженнями тварин, у молоці яких визначалися низькі концентрації препарату. Супутніх даних щодо грудного молока у жінок немає. Застосування препарату в період грудного вигодовування допустиме лише у випадку, якщо потенційна користь для матері перевищує можливий ризик для дитини. Протипоказання: застосування препарату дітям віком до 4 років.Побічна діяУсі небажані реакції, представлені нижче, характерні для діючих речовин - салметеролу та флутиказону пропіонату окремо. Профіль небажаних реакцій препарату Серетид не відрізняється від профілю небажаних реакцій його діючих речовин. Небажані реакції, представлені нижче, перераховані відповідно до ураження органів і систем органів і частотою народження. Частота народження визначається наступним чином: дуже часто (≥1/10), часто (≥1/100 і Дані клінічних досліджень Частота народження небажаних реакцій Інфекційні та паразитарні захворювання: часто – кандидоз ротової порожнини та глотки, пневмонія (у пацієнтів з ХОЗЛ); рідко – кандидоз стравоходу. З боку імунної системи: реакції гіперчутливості: нечасто – шкірні реакції гіперчутливості, задишка; рідко – анафілактичні реакції. З боку ендокринної системи: можливі системні ефекти: нечасто – катаракта; рідко – глаукома. З боку обміну речовин та харчування: нечасто – гіперглікемія; дуже рідко – гіпокаліємія. Порушення психіки: нечасто – тривожність, порушення сну; рідко – зміни у поведінці, в т.ч. гіперактивність та дратівливість (особливо у дітей). З боку нервової системи: дуже часто – головний біль; нечасто – тремор. З боку серця: нечасто – прискорене серцебиття, тахікардія, фібриляція передсердь; рідко - аритмія, включаючи шлуночкову екстрасистолію, надшлуночкову тахікардію та екстрасистолію. З боку дихальної системи, органів грудної клітки та середостіння: часто - захриплість голосу та/або дисфонія; нечасто – подразнення глотки. З боку шкіри та підшкірних тканин: нечасто – синці. З боку кістково-м'язової системи та сполучної тканини: часто – м'язові спазми, артралгія. Дані післяреєстраційних спостережень Частота народження небажаних реакцій З боку імунної системи: реакції гіперчутливості: рідко – ангіоневротичний набряк (головним чином набряк обличчя та ротоглотки), бронхоспазм. З боку ендокринної системи: можливі системні ефекти рідко – синдром Кушинга, кушінгоїдні симптоми, пригнічення функції надниркових залоз, затримка росту у дітей та підлітків, зниження мінеральної щільності кісткової тканини. З боку дихальної системи, органів грудної клітки та середостіння: рідко – парадоксальний бронхоспазм.Взаємодія з лікарськими засобамиЧерез небезпеку розвитку бронхоспазму слід уникати застосування селективних та неселективних бета-адреноблокаторів, за винятком тих випадків, коли вони вкрай необхідні пацієнтові. У звичайних ситуаціях інгаляції флутиказону пропіонату супроводжуються низькими концентраціями його в плазмі внаслідок інтенсивного метаболізму при "першому проходженні" та високого системного кліренсу під впливом ізоферменту CYP3A4 системи цитохрому Р450 у кишечнику та печінці. Завдяки цьому клінічно значуща взаємодія за участю флутиказону пропіонату є малоймовірною. Дослідження лікарської взаємодії показало, що ритонавір – високоактивний інгібітор ізоферменту CYP3A4 – може викликати різке підвищення концентрації флутиказону пропіонату в плазмі, внаслідок чого суттєво знижуються концентрації сироваткового кортизолу. У період післяреєстраційних спостережень були отримані повідомлення про клінічно значущі лікарські взаємодії у пацієнтів, які одночасно отримували флутиказону пропіонат (інтраназально або інгаляційно) та ритонавір. Ці взаємодії викликали системні побічні ефекти, властиві кортикостероїдам, такі як синдром Кушинга і пригнічення функції надниркових залоз. Зважаючи на сказане, слід уникати одночасного застосування флутиказону пропіонату та ритонавіру, крім тих випадків, коли потенційна користь для пацієнта перевищує ризик системних побічних ефектів кортикостероїдів. Дослідження показали, що інші інгібітори ізоферменту CYP3A4 викликають мізерно мале (еритроміцин) та незначне (кетоконазол) підвищення вмісту флутиказону пропіонату в плазмі, при якому практично не знижуються концентрації сироваткового кортизолу. Незважаючи на це, рекомендується бути обережним при одночасному застосуванні флутиказону пропіонату та сильних інгібіторів CYP3A4 (наприклад, кетоконазолу), оскільки при таких комбінаціях не виключається ймовірність підвищення концентрації флутиказону пропіонату в плазмі, що може потенційно збільшити системні ефекти. При дослідженні взаємодії лікарських препаратів було виявлено, що застосування супутньої системної терапії кетоконазолу значно підвищує концентрацію салметеролу в плазмі крові (збільшення Cmax в 1.4 рази і AUC в 15 разів). Це може призвести до подовження інтервалу QTc. Слід бути обережними при сумісному призначенні сильних інгібіторів CYP3A4 (наприклад, кетоконазолу) і салметеролу. Похідні ксантину, кортикостероїдів та діуретики підвищують ризик розвитку гіпокаліємії (особливо у пацієнтів із загостренням бронхіальної астми, при гіпоксії). Інгібітори МАО та трициклічні антидепресанти збільшують ризик розвитку побічних ефектів із боку серцево-судинної системи. Препарат Серетид сумісний з кромогліцієвою кислотою.Спосіб застосування та дозиПрепарат Серетид призначений тільки для інгаляцій. Пацієнт повинен бути поінформований про те, що для отримання оптимального ефекту препарат слід застосовувати регулярно, навіть за відсутності клінічних симптомів бронхіальної астми та ХОЗЛ. Лікар повинен регулярно оцінювати ефективність лікування пацієнта. Визначення тривалості курсу терапії та зміна дози препарату можливе лише за рекомендацією лікаря. Бронхіальна астма Дозу препарату Серетид слід знижувати до найнижчої дози, що забезпечує ефективний контроль симптомів. Якщо прийом препарату Серетид 2 рази на добу забезпечує контроль над симптомами, в рамках зниження дози до мінімально ефективної можливе зниження частоти прийому препарату до 1 разу на добу. Пацієнту слід призначати таку форму препарату Серетид, яка містить дозу флутиказону пропіонату, що відповідає тяжкості захворювання. Якщо терапія інгаляційними глюкокортикостероїдами не забезпечує адекватний контроль над захворюванням, то їх заміна на препарат Серетид у дозі, терапевтично еквівалентній дозі ГКС, що вводяться, може поліпшити контроль перебігу бронхіальної астми. У пацієнтів, у яких можна контролювати перебіг бронхіальної астми виключно за допомогою інгаляційних кортикостероїдів, їх заміна на препарат Серетид може дозволити знизити дозу кортикостероїдів, необхідну для контролю перебігу астми. Рекомендовані дози Дорослі та діти 12 років і старші: дві інгаляції (25 мкг салметеролу та 50 мкг флутиказону пропіонату) 2 рази/добу, або дві інгаляції (25 мкг салметеролу та 125 мкг флутиказону пропіонату) 2 рази/2 та 250 мкг флутиказону пропіонату) 2 рази/добу. Діти 4 років і старші: дві інгаляції (25 мкг салметеролу та 50 мкг флутиказону пропіонату) 2 рази на добу. На даний час немає даних про застосування препарату Серетид у дітей віком до 4 років. Хронічна обструктивна хвороба легень (ХОЗЛ) Для дорослих пацієнтів максимальна рекомендована доза становить дві інгаляції (25 мкг салметеролу та 250 мкг флутиказону пропіонату) 2 рази на добу. Особливі групи пацієнтів Немає необхідності знижувати дозу препарату Серетид у пацієнтів похилого віку, а також у пацієнтів з порушеннями функції нирок або печінки.ПередозуванняНе рекомендується призначення препарату у дозах, що перевищують зазначені у розділі інструкції. Дуже важливо регулярно переглядати режим дозування пацієнта та знижувати дозу до найнижчої з рекомендованих доз, що забезпечує ефективний контроль над захворюванням. Симптоми Очікувані симптоми та ознаки передозування салметеролу типові для надмірної бета2-адренергічної стимуляції, і включають тремор, головний біль, тахікардію, підвищення систолічного артеріального тиску та гіпокаліємію. Гостре передозування флутиказону пропіонатом при інгаляційному введенні може спровокувати тимчасове пригнічення гіпоталамо-гіпофізарно-надниркової системи. Зазвичай це вимагає прийняття якихось екстрених заходів, оскільки нормальна функція надниркових залоз відновлюється протягом кількох днів. При прийомі препарату в дозах вище рекомендованих протягом тривалого періоду часу можливе значне пригнічення функції кори надниркових залоз. Описані рідкісні випадки гострого адреналового кризу, які виникали переважно у дітей, які отримували дози препарату вище за рекомендовані протягом тривалого часу (кілька місяців або років). Гострий адреналовий криз проявляється гіпоглікемією, що супроводжується сплутаністю свідомості та/або судомами. До ситуацій, які можуть бути пусковими факторами гострого адреналового кризу, відносяться травма, хірургічне втручання, інфекція або будь-яке швидке зниження дози флутиказону пропіонату, що вдихається, до складу препарату Серетид®. Лікування Відсутнє специфічне лікування передозування салметеролу та флутиказону пропіонату. У разі передозування слід проводити підтримуючу терапію та спостерігати за станом пацієнта. При хронічному передозуванні рекомендується проводити контроль резервної функції кори надниркових залоз.Запобіжні заходи та особливі вказівкиПрепарат Серетид не призначений для полегшення гострих симптомів, оскільки в таких випадках слід застосовувати швидко- та короткодіючий інгаляційний бронходилататор (наприклад, сальбутамол). Пацієнтів потрібно поінформувати про те, щоб вони завжди мали під рукою препарат для усунення гострих симптомів. Комбінація салметеролу і флутиказону пропіонату може використовуватися для початкової підтримуючої терапії у пацієнтів з персистуючою бронхіальною астмою (щоденне виникнення симптомів або щоденне використання засобів для усунення нападів) за наявності показань до призначення кортикостероїдів та приблизного їх дозування. Частіше застосування бронходилататорів короткої дії для полегшення симптомів свідчить про погіршення контролю захворювання, і в таких ситуаціях пацієнт повинен звертатися до лікаря. Раптове погіршення контролю бронхоспастичного синдрому, що посилюється, становить потенційну загрозу життю, і в таких ситуаціях пацієнт теж повинен звертатися до лікаря. Лікар повинен розглянути можливість призначення вищої дози кортикостероїдів. Якщо доза препарату Серетид® не забезпечує адекватний контроль захворювання, пацієнт теж повинен звернутися до лікаря. Пацієнтам з астмою не можна різко припиняти лікування препаратом Серетид через небезпеку розвитку загострення, дозу препарату слід знижувати поступово під контролем лікаря. У пацієнтів з ХОЗЛ відміна препарату може супроводжуватися симптомами декомпенсації та потребує спостереження лікаря. У клінічних дослідженнях отримано дані про збільшення частоти пневмонії у пацієнтів з ХОЗЛ, які одержують препарат Серетид. Лікарям слід пам'ятати про можливість розвитку пневмонії при ХОЗЛ, оскільки клінічна картина пневмонії та загострення ХОЗЛ часто схожі. Будь-який інгаляційний кортикостероїд може викликати системні ефекти, особливо при тривалому використанні у високих дозах; однак ймовірність виникнення таких симптомів набагато нижча, ніж при лікуванні пероральними кортикостероїдами. Можливі системні реакції включають синдром Кушинга, кушінгоїдні риси, пригнічення функції надниркових залоз, затримку росту у дітей та підлітків, зниження мінеральної щільності кісткової тканини, катаракту та глаукому. Тому при лікуванні бронхіальної астми важливо знижувати дозу до найнижчої дози, що забезпечує ефективний контроль над захворюванням. В екстрених та планових ситуаціях, здатних викликати стрес, завжди необхідно пам'ятати про можливість пригнічення надниркових залоз і бути готовим до застосування кортикостероїдів. При проведенні реанімаційних заходів чи хірургічних втручань потрібно визначення ступеня надниркової недостатності. Рекомендується регулярно вимірювати зростання дітей, які отримують тривалу терапію інгаляційними глюкокортикостероїдами. Зважаючи на можливість пригнічення надниркових залоз, пацієнтів, переведених з пероральних кортикостероїдів на інгаляційну терапію флутиказону пропіонатом, слід лікувати з особливою обережністю та регулярно контролювати у них функцію кори надниркових залоз. Після початку лікування інгаляційним флутиказоном пропіонатом системні глюкокортикоїди слід скасовувати поступово, і такі пацієнти повинні мати при собі спеціальну картку пацієнта, що містить вказівку про можливу потребу в додатковому введенні глюкокортикостероїдів у стресових ситуаціях. У хворих із загостренням бронхіальної астми, гіпоксією необхідно контролювати концентрацію іонів К+ у плазмі. Є дуже рідкісні повідомлення про підвищення рівня глюкози в крові і слід пам'ятати, призначаючи комбінацію салметеролу і флутиказону пропіонату хворим на цукровий діабет. У постреєстраційний період були отримані повідомлення про клінічно значущу лікарську взаємодію між флутиказону пропіонатом і ритонавіром, що призводить до системних ефектів кортикостероїдів, включаючи синдром Кушинга та пригнічення функції надниркових залоз. Тому рекомендується уникати спільного застосування флутиказону пропіонату та ритонавіру, за винятком випадків, коли потенційна користь для пацієнта перевищує ризик, пов'язаний із системними ефектами кортикостероїдів. Дані клінічного дослідження безпеки салметеролу, що додається до терапії бронхіальної астми, порівняно з плацебо показали, що частота летальних наслідків, зумовлених бронхіальною астмою, була значно вищою в групі салметеролу. При прийомі салметеролу, порівняно з плацебо, ризик серйозних небажаних реакцій з боку дихальної системи або летального результату у пацієнтів афро-американського походження, імовірно, вищий, ніж у інших пацієнтів. Значення фармакогенетичних факторів чи інших причин невідоме. Вплив, супутній застосуванню кортикостероїдів на ризик виникнення летальних наслідків у пацієнтів з астмою в цьому дослідженні не вивчався. Як і інші інгаляційні препарати, препарат Серетид може викликати парадоксальний бронхоспазм, що виявляється наростанням задишки безпосередньо після застосування. У цьому випадку слід негайно застосувати швидко- та короткодіючий інгаляційний бронходилататор, відмінити препарат Серетид, обстежити пацієнта та розпочати, при необхідності, альтернативну терапію. Є повідомлення про побічні реакції, пов'язані з фармакологічною дією бета2-антагоністів, таких як тремор, суб'єктивне почуття серцебиття та головний біль. Однак дані реакції носять короткочасний характер, і їхня вираженість зменшується при регулярній терапії. Вплив на здатність до керування автотранспортом та управління механізмами У клінічних дослідженнях не отримано даних щодо впливу препарату на здатність керувати транспортними засобами та іншими механізмами, проте слід враховувати побічні дії, які може спричинити препарат.Умови відпустки з аптекЗа рецептомВідео на цю тему
609,00 грн
563,00 грн
Склад, форма випуску та упаковкаАерозоль для інгаляцій дозований – 1 доза: Активні речовини: салметеролу ксинафоат* – 36.3 мкг, що відповідає вмісту салметеролу – 25 мкг; флутиказону пропіонат* – 50/125/200 мкг; Допоміжні речовини: 1,1,1,2-тетрафторетан – до 75 мг. * До складу включено надлишок до 10% салметеролу ксинафоату і до 15% флутиказону пропіонату для компенсації втрат під час виробництва та в дозуючому пристрої всередині інгалятора (у наведеному складі надлишок не враховується). 120 доз - інгалятори алюмінієві (1) із пластмасовим розпилювачем - пачки картонні.Опис лікарської формиАерозоль для інгаляцій дозований як суспензії білого або майже білого кольору.Фармакотерапевтична групаБронходилатируючий засіб (бета2-адреноміметик селективний+глюкокортикостероїд місцевий)ФармакокінетикаНемає даних, що свідчать, що при сумісному інгаляційному введенні салметерол і флутиказону пропіонат впливають на фармакокінетику один одного, і тому фармакокінетичні характеристики кожного компонента препарату Серетид можна розглядати окремо. Дослідження, проведене за участю 15 здорових добровольців, які одночасно отримували салметерол (інгаляційне введення 50 мкг 2 рази/добу) та інгібітор ізоферменту CYP3A4 - кетоконазол (пероральний прийом 400 мг 1 раз/сут) протягом 7 днів, показало значне підвищення. плазмі крові (збільшення Cmax у 1.4 рази та AUC у 15 разів). Не відзначалося збільшення накопичення салметеролу прийому повторних доз. У трьох пацієнтів лікування було відмінено через подовження інтервалу QTc або прискореного серцебиття із синусовою тахікардією. В інших 12 пацієнтів одночасне застосування салметеролу та кетоконазолу не мало клінічно значущого ефекту на ЧСС, рівень калію в крові або тривалість інтервалу QTc. Всмоктування Салметерол діє місцево в легеневих тканинах, тому його вміст у плазмі не є показником терапевтичних ефектів. Дані про його фармакокінетику дуже обмежені через технічні проблеми: при інгаляції в терапевтичних дозах його Cmax у плазмі вкрай низька (близько 200 пг/мл і нижче). Після регулярних інгаляцій салметеролом у крові вдається виявити гідроксинафтоєву кислоту, Css якої складають близько 100 нг/мл. Ці концентрації в 1000 разів нижчі за Css, що спостерігалися в дослідженнях токсичності. Не спостерігалося несприятливого впливу при тривалому регулярному застосуванні препарату (протягом більше 12 місяців) у пацієнтів з обструкцією дихальних шляхів. Флутиказону пропіонат: абсолютна біодоступність інгаляційного флутиказону пропіонату у здорових людей варіює залежно від інгалятора, що використовується, при введенні комбінації салметеролу і флутиказону пропіонату за допомогою дозованого аерозолю для інгаляцій вона становить 5.3. У пацієнтів з бронхіальною астмою та ХОЗЛ спостерігаються нижчі концентрації флутиказону пропіонату у плазмі крові. Системна абсорбція відбувається переважно через легені. Спочатку вона швидше, але потім її швидкість сповільнюється. Частина інгаляційної дози може бути проковтнута, але ця частина робить мінімальний внесок у системну абсорбцію внаслідок низької розчинності флутиказону пропіонату у воді та через його пресистемний метаболізм; біодоступність із шлунково-кишкового тракту становить менше 1%. У міру збільшення інгаляційної дози спостерігається лінійне збільшення концентрації флутиказону пропіонату у плазмі. Розподіл Немає даних про розподіл салметеролу. Флутиказона пропіонат має великий Vd у рівноважному стані (близько 300 л) і має порівняно високий рівень зв'язування з білками плазми (91%). Метаболізм Результати дослідження in vitro показали, що салметерол екстенсивно метаболізується під дією ізоферменту CYP3A4 системи цитохрому Р450 до -гідроксисалметеролу шляхом аліфатичного окислення. При дослідженні з повторним дозуванням салметеролу та еритроміцину у здорових добровольців були відсутні клінічно значущі зміни фармакодинамічних ефектів при прийомі 500 мг еритроміцину 3 рази на добу. Проте дослідження взаємодії салметеролу та кетоконазолу показало значне збільшення концентрації салметеролу у плазмі крові. Флутиказону пропіонат швидко елімінується з крові, головним чином у результаті метаболізму під дією ізоферменту CYP3A4 системи цитохрому Р450 до неактивного карбоксильного метаболіту. Необхідно бути обережними при одночасному застосуванні відомих інгібіторів CYP3A4 та флутиказону пропіонату, оскільки в таких ситуаціях можливе підвищення вмісту останнього в плазмі. Виведення Немає даних щодо виведення салметеролу. Розподіл флутиказону пропіонату характеризується швидким кліренсом з плазми (1150 мл/хв) і кінцевим T1/2, рівним приблизно 8 год.ФармакодинамікаМеханізм дії Препарат Серетид® - комбінований препарат, який містить салметерол і флутиказону пропіонат, що мають різні механізми дії. Салметерол запобігає виникненню симптомів бронхоспазму, флутиказону пропіонат покращує легеневу функцію та запобігає загостренню захворювання. Препарат Серетид через зручніший режим дозування може бути альтернативою для пацієнтів, які одночасно отримують агоніст β2-адренорецепторів та інгаляційний глюкокортикоїд з різних інгаляторів. Салметерол - це селективний довготривалий (до 12 годин) агоніст β2-адренорецепторів, що має довгий бічний ланцюг, який зв'язується із зовнішнім доменом рецептора. Фармакологічні властивості салметеролу забезпечують більш ефективний захист від бронхоконстрикції, що індукується гістаміном, і більш тривалу бронходилатацію (тривалістю не менше 12 годин), ніж агоністи β2-адренорецепторів короткої дії. In vitro дослідження показали, що салметерол є потужним інгібітором вивільнення з легких людини медіаторів опасистих клітин, таких як гістамін, лейкотрієни та простагландин D2, і має тривалий період дії. Салметерол пригнічує ранню та пізню фази відповіді на інгаляційні алергени. Інгібування пізньої фази відповіді зберігається протягом більше 30 годин після прийому разової дози, тоді як бронходилатируючий ефект вже відсутній. Одноразове введення салметеролу послаблює гіперреактивність бронхіального дерева. Це свідчить про те, що салметерол крім бронхорозширювальної активності має додаткову дію, не пов'язану з розширенням бронхів, клінічна значущість якого остаточно не встановлена. Цей механізм дії відрізняється від протизапального ефекту кортикостероїдів. Флутиказону пропіонат відноситься до групи кортикостероїдів для місцевого застосування і при інгаляційному введенні в рекомендованих дозах виявляє виражену протизапальну та протиалергічну дію в легенях, що призводить до зменшення клінічної симптоматики, зниження частоти загострень бронхіальної астми. Флутиказону пропіонат не викликає небажаних явищ, що спостерігаються при системному прийомі кортикостероїдів. При тривалому застосуванні інгаляційного флутиказону пропіонату добова секреція гормонів кори надниркових залоз залишається в межах норми як у дорослих, так і у дітей навіть при використанні в максимальних дозах, що рекомендуються. Після переведення пацієнтів, які отримують інші інгаляційні кортикостероїди, на прийом флутиказону пропіонату добова секреція гормонів кори надниркових залоз поступово покращується, незважаючи на попереднє та поточне періодичне використання пероральних стероїдів. Це вказує на відновлення функції надниркових залоз на фоні інгаляційного застосування флутиказону пропіонату. При тривалому застосуванні флутиказону пропіонату резервна функція кори надниркових залоз також залишається в межах норми, про що свідчить нормальне збільшення вироблення кортизолу у відповідь на відповідну стимуляцію (необхідно враховувати,що залишкове зниження адреналового резерву, викликаного попередньою терапією, може зберігатися протягом тривалого часу).ІнструкціяПеревірка інгалятора Перед першим використанням інгалятора, або якщо інгалятор не використовувався тиждень або більше, видаляють ковпачок з мундштука, злегка стиснувши ковпачок з боків, тримають інгалятор між великим і іншими пальцями однієї руки, таким чином, щоб великий палець знаходився на підставі під мундштуком, добре струшують інгалятор і випускають два струмені у повітря, щоб переконатися, що інгалятор працює. Використання інгалятора Зняти ковпачок із мундштука, злегка стиснувши ковпачок із боків. Оглянути інгалятор зовні та зсередини, включаючи мундштук, щодо виявлення сторонніх предметів. Добре струсити інгалятор, щоб переконатися, що будь-які сторонні предмети видалені, і вміст інгалятора рівномірно перемішався. Взяти інгалятор між великим пальцем та рештою пальців однієї руки у вертикальному положенні дном вгору, при цьому великий палець повинен розташовуватися на підставі під мундштуком. Видихнути настільки глибоко, наскільки можливо, потім помістити мундштук у рот між зубами, зімкнувши губи навколо нього, але не прикусуючи мундштук. Відразу після початку вдиху через рот натиснути на верхівку інгалятора, щоб здійснити розпилення препарату Серетид, при цьому продовжувати глибоко і повільно вдихати. Затримуючи дихання, вийняти інгалятор із рота та прибрати палець із верхівки інгалятора. Продовжувати затримувати подих настільки довго, наскільки це можливо. Для другого розпилення слід утримувати інгалятор вертикально і приблизно через 30 сек повторити пункти 3-7. Після застосування інгалятора необхідно прополоскати рот водою і виплюнути її. Негайно закрити ковпачок мундштука шляхом натискання та защіпки в потрібному положенні. Якщо клацання не відбувається, поверніть ковпачок мундштука і спробуйте ще раз закрити мундштук. Не натискайте на ковпачок із зусиллям. Препарат може застосовуватися через спейсер. Увага! Виконуючи пункти 5, 6 та 7, не можна поспішати. Слід починати вдих якнайповільніше, безпосередньо перед натисканням на клапан інгалятора. Перші кілька разів рекомендується попрактикуватися перед дзеркалом. Якщо Ви бачите "туман", що виходить з верхньої частини інгалятора або з куточків рота, Вам слід почати все заново, починаючи з пункту 2. Якщо лікар дав Вам інші інструкції щодо користування інгалятором, то суворо дотримуйтесь їх. Зверніться до лікаря, якщо у Вас виникнуть труднощі з використанням інгалятора. Діти Маленьким дітям може бути потрібна допомога при використанні інгалятора, і їм повинні допомагати дорослі. Дочекайтеся, коли дитина зробить видих, і введіть інгалятор в дію в момент початку вдиху. Вправляйтеся у використанні інгалятора разом із дитиною. Діти старшого віку та дорослі зі слабкими руками повинні тримати інгалятор двома руками. При цьому обидва вказівні пальці повинні розташовуватися на верхній частині інгалятора, а обидва великі пальці - на підставі нижче за мундштук. Очищення інгалятора Інгалятор необхідно чистити не рідше одного разу на тиждень. Видаліть захисний ковпачок із мундштука. Не виймайте металевий балончик із пластикового кожуха. Сухою тканиною або ватним тампоном протріть мундштук та пластиковий кожух зсередини та зовні. Закрийте мундштук захисним ковпачком. Не занурюйте металевий балон у воду.Показання до застосуванняПрепарат Серетид® призначений для регулярного лікування бронхіальної астми, якщо показана комбінована терапія бета2-адреноміметиком тривалої дії та інгаляційним глюкокортикостероїдами: пацієнтам з недостатнім контролем захворювання на фоні постійної монотерапії інгаляційними глюкокортикостероїдами при періодичному використанні бета2-адреноміметика короткої дії; пацієнтам з адекватним контролем захворювання на фоні терапії інгаляційним кортикостероїдом та бета2-адреноміметиком тривалої дії; як стартова підтримуюча терапія у пацієнтів з персистуючою бронхіальною астмою за наявності показань до призначення кортикостероїдів для досягнення контролю над захворюванням. Препарат Серетид призначений для підтримуючої терапії у пацієнтів при ХОЗЛ зі значенням ОФВ1Протипоказання до застосування- підвищена чутливість до компонентів препарату; дитячий вік до 4 років. З обережністю Як і всі інші інгаляційні препарати, що містять кортикостероїди, препарат Серетид слід застосовувати з обережністю у пацієнтів з гострим або латентним туберкульозом легень. Препарат Серетид слід призначати з обережністю при тиреотоксикозі. Препарат Серетид слід застосовувати з обережністю при грибкових, вірусних або бактеріальних інфекціях органів дихання. При прийомі будь-яких препаратів групи симпатоміметиків, особливо при перевищенні терапевтичних доз, можливий розвиток серцево-судинних явищ, як збільшення систолічного АТ і ЧСС. З цієї причини препарат Серетид слід з обережністю призначати пацієнтам із серцево-судинними захворюваннями, у т.ч. аритміями, такими як суправентрикулярна тахікардія та екстрасистолія, шлуночкова екстрасистолія, фібриляція передсердь. Усі симпатоміметичні препарати у дозуваннях, що перевищують терапевтичні, можуть спричинити транзиторне зниження рівня калію у сироватці крові. Тому препарат Серетид слід з обережністю призначати пацієнтам із гіпокаліємією. Будь-який інгаляційний кортикостероїд може викликати системні ефекти, особливо при тривалому використанні у високих дозах. Тому препарат слід застосовувати з обережністю при глаукомі, катаракті, остеопорозі. Є дуже рідкісні повідомлення про підвищення рівня глюкози в крові, тому хворим на цукровий діабет слід застосовувати препарат Серетид з обережністю.Вагітність та лактаціяФертильність Відсутні дані щодо впливу на фертильність у людини. У дослідженнях на тваринах не було виявлено впливу флутиказону пропіонату або салметеролу ксинафоату на фертильність самців чи самок. Вагітність Дані щодо застосування препарату у вагітних жінок обмежені. Застосування під час вагітності можливе лише у випадку, якщо потенційна користь для матері перевищує можливий ризик для плода. Відповідно до результатів ретроспективного дослідження, не виявлено підвищеного ризику виникнення серйозних вроджених вад розвитку (СВПР) після впливу флутиказону пропіонату протягом І триместру вагітності порівняно з іншими інгаляційними кортикостеродами. При проведенні досліджень репродуктивної токсичності у тварин з введенням кожного компонента препарату окремо, так і їх комбінації, було виявлено вплив на плід надлишкових системних концентрацій активного бета2-адреноміметика і кортикостероїдів. Великий досвід клінічного застосування препаратів даного класу свідчить, що з використанням терапевтичних доз описані ефекти є клінічно значущими. Період грудного вигодовування Концентрація салметеролу та флутиказону пропіонату в плазмі крові після вдихання препарату в терапевтичних дозах вкрай низька, тому їх концентрація у грудному молоці має бути такою ж низькою. Це підтверджується дослідженнями тварин, у молоці яких визначалися низькі концентрації препарату. Супутніх даних щодо грудного молока у жінок немає. Застосування препарату в період грудного вигодовування допустиме лише у випадку, якщо потенційна користь для матері перевищує можливий ризик для дитини. Протипоказання: застосування препарату дітям віком до 4 років.Побічна діяУсі небажані реакції, представлені нижче, характерні для діючих речовин - салметеролу та флутиказону пропіонату окремо. Профіль небажаних реакцій препарату Серетид не відрізняється від профілю небажаних реакцій його діючих речовин. Небажані реакції, представлені нижче, перераховані відповідно до ураження органів і систем органів і частотою народження. Частота народження визначається наступним чином: дуже часто (≥1/10), часто (≥1/100 і Дані клінічних досліджень Частота народження небажаних реакцій Інфекційні та паразитарні захворювання: часто – кандидоз ротової порожнини та глотки, пневмонія (у пацієнтів з ХОЗЛ); рідко – кандидоз стравоходу. З боку імунної системи: реакції гіперчутливості: нечасто – шкірні реакції гіперчутливості, задишка; рідко – анафілактичні реакції. З боку ендокринної системи: можливі системні ефекти: нечасто – катаракта; рідко – глаукома. З боку обміну речовин та харчування: нечасто – гіперглікемія; дуже рідко – гіпокаліємія. Порушення психіки: нечасто – тривожність, порушення сну; рідко – зміни у поведінці, в т.ч. гіперактивність та дратівливість (особливо у дітей). З боку нервової системи: дуже часто – головний біль; нечасто – тремор. З боку серця: нечасто – прискорене серцебиття, тахікардія, фібриляція передсердь; рідко - аритмія, включаючи шлуночкову екстрасистолію, надшлуночкову тахікардію та екстрасистолію. З боку дихальної системи, органів грудної клітки та середостіння: часто - захриплість голосу та/або дисфонія; нечасто – подразнення глотки. З боку шкіри та підшкірних тканин: нечасто – синці. З боку кістково-м'язової системи та сполучної тканини: часто – м'язові спазми, артралгія. Дані післяреєстраційних спостережень Частота народження небажаних реакцій З боку імунної системи: реакції гіперчутливості: рідко – ангіоневротичний набряк (головним чином набряк обличчя та ротоглотки), бронхоспазм. З боку ендокринної системи: можливі системні ефекти рідко – синдром Кушинга, кушінгоїдні симптоми, пригнічення функції надниркових залоз, затримка росту у дітей та підлітків, зниження мінеральної щільності кісткової тканини. З боку дихальної системи, органів грудної клітки та середостіння: рідко – парадоксальний бронхоспазм.Взаємодія з лікарськими засобамиЧерез небезпеку розвитку бронхоспазму слід уникати застосування селективних та неселективних бета-адреноблокаторів, за винятком тих випадків, коли вони вкрай необхідні пацієнтові. У звичайних ситуаціях інгаляції флутиказону пропіонату супроводжуються низькими концентраціями його в плазмі внаслідок інтенсивного метаболізму при "першому проходженні" та високого системного кліренсу під впливом ізоферменту CYP3A4 системи цитохрому Р450 у кишечнику та печінці. Завдяки цьому клінічно значуща взаємодія за участю флутиказону пропіонату є малоймовірною. Дослідження лікарської взаємодії показало, що ритонавір – високоактивний інгібітор ізоферменту CYP3A4 – може викликати різке підвищення концентрації флутиказону пропіонату в плазмі, внаслідок чого суттєво знижуються концентрації сироваткового кортизолу. У період післяреєстраційних спостережень були отримані повідомлення про клінічно значущі лікарські взаємодії у пацієнтів, які одночасно отримували флутиказону пропіонат (інтраназально або інгаляційно) та ритонавір. Ці взаємодії викликали системні побічні ефекти, властиві кортикостероїдам, такі як синдром Кушинга і пригнічення функції надниркових залоз. Зважаючи на сказане, слід уникати одночасного застосування флутиказону пропіонату та ритонавіру, крім тих випадків, коли потенційна користь для пацієнта перевищує ризик системних побічних ефектів кортикостероїдів. Дослідження показали, що інші інгібітори ізоферменту CYP3A4 викликають мізерно мале (еритроміцин) та незначне (кетоконазол) підвищення вмісту флутиказону пропіонату в плазмі, при якому практично не знижуються концентрації сироваткового кортизолу. Незважаючи на це, рекомендується бути обережним при одночасному застосуванні флутиказону пропіонату та сильних інгібіторів CYP3A4 (наприклад, кетоконазолу), оскільки при таких комбінаціях не виключається ймовірність підвищення концентрації флутиказону пропіонату в плазмі, що може потенційно збільшити системні ефекти. При дослідженні взаємодії лікарських препаратів було виявлено, що застосування супутньої системної терапії кетоконазолу значно підвищує концентрацію салметеролу в плазмі крові (збільшення Cmax в 1.4 рази і AUC в 15 разів). Це може призвести до подовження інтервалу QTc. Слід бути обережними при сумісному призначенні сильних інгібіторів CYP3A4 (наприклад, кетоконазолу) і салметеролу. Похідні ксантину, кортикостероїдів та діуретики підвищують ризик розвитку гіпокаліємії (особливо у пацієнтів із загостренням бронхіальної астми, при гіпоксії). Інгібітори МАО та трициклічні антидепресанти збільшують ризик розвитку побічних ефектів із боку серцево-судинної системи. Препарат Серетид сумісний з кромогліцієвою кислотою.Спосіб застосування та дозиПрепарат Серетид призначений тільки для інгаляцій. Пацієнт повинен бути поінформований про те, що для отримання оптимального ефекту препарат слід застосовувати регулярно, навіть за відсутності клінічних симптомів бронхіальної астми та ХОЗЛ. Лікар повинен регулярно оцінювати ефективність лікування пацієнта. Визначення тривалості курсу терапії та зміна дози препарату можливе лише за рекомендацією лікаря. Бронхіальна астма Дозу препарату Серетид слід знижувати до найнижчої дози, що забезпечує ефективний контроль симптомів. Якщо прийом препарату Серетид 2 рази на добу забезпечує контроль над симптомами, в рамках зниження дози до мінімально ефективної можливе зниження частоти прийому препарату до 1 разу на добу. Пацієнту слід призначати таку форму препарату Серетид, яка містить дозу флутиказону пропіонату, що відповідає тяжкості захворювання. Якщо терапія інгаляційними глюкокортикостероїдами не забезпечує адекватний контроль над захворюванням, то їх заміна на препарат Серетид у дозі, терапевтично еквівалентній дозі ГКС, що вводяться, може поліпшити контроль перебігу бронхіальної астми. У пацієнтів, у яких можна контролювати перебіг бронхіальної астми виключно за допомогою інгаляційних кортикостероїдів, їх заміна на препарат Серетид може дозволити знизити дозу кортикостероїдів, необхідну для контролю перебігу астми. Рекомендовані дози Дорослі та діти 12 років і старші: дві інгаляції (25 мкг салметеролу та 50 мкг флутиказону пропіонату) 2 рази/добу, або дві інгаляції (25 мкг салметеролу та 125 мкг флутиказону пропіонату) 2 рази/2 та 250 мкг флутиказону пропіонату) 2 рази/добу. Діти 4 років і старші: дві інгаляції (25 мкг салметеролу та 50 мкг флутиказону пропіонату) 2 рази на добу. На даний час немає даних про застосування препарату Серетид у дітей віком до 4 років. Хронічна обструктивна хвороба легень (ХОЗЛ) Для дорослих пацієнтів максимальна рекомендована доза становить дві інгаляції (25 мкг салметеролу та 250 мкг флутиказону пропіонату) 2 рази на добу. Особливі групи пацієнтів Немає необхідності знижувати дозу препарату Серетид у пацієнтів похилого віку, а також у пацієнтів з порушеннями функції нирок або печінки.ПередозуванняНе рекомендується призначення препарату у дозах, що перевищують зазначені у розділі інструкції. Дуже важливо регулярно переглядати режим дозування пацієнта та знижувати дозу до найнижчої з рекомендованих доз, що забезпечує ефективний контроль над захворюванням. Симптоми Очікувані симптоми та ознаки передозування салметеролу типові для надмірної бета2-адренергічної стимуляції, і включають тремор, головний біль, тахікардію, підвищення систолічного артеріального тиску та гіпокаліємію. Гостре передозування флутиказону пропіонатом при інгаляційному введенні може спровокувати тимчасове пригнічення гіпоталамо-гіпофізарно-надниркової системи. Зазвичай це вимагає прийняття якихось екстрених заходів, оскільки нормальна функція надниркових залоз відновлюється протягом кількох днів. При прийомі препарату в дозах вище рекомендованих протягом тривалого періоду часу можливе значне пригнічення функції кори надниркових залоз. Описані рідкісні випадки гострого адреналового кризу, які виникали переважно у дітей, які отримували дози препарату вище за рекомендовані протягом тривалого часу (кілька місяців або років). Гострий адреналовий криз проявляється гіпоглікемією, що супроводжується сплутаністю свідомості та/або судомами. До ситуацій, які можуть бути пусковими факторами гострого адреналового кризу, відносяться травма, хірургічне втручання, інфекція або будь-яке швидке зниження дози флутиказону пропіонату, що вдихається, до складу препарату Серетид®. Лікування Відсутнє специфічне лікування передозування салметеролу та флутиказону пропіонату. У разі передозування слід проводити підтримуючу терапію та спостерігати за станом пацієнта. При хронічному передозуванні рекомендується проводити контроль резервної функції кори надниркових залоз.Запобіжні заходи та особливі вказівкиПрепарат Серетид не призначений для полегшення гострих симптомів, оскільки в таких випадках слід застосовувати швидко- та короткодіючий інгаляційний бронходилататор (наприклад, сальбутамол). Пацієнтів потрібно поінформувати про те, щоб вони завжди мали під рукою препарат для усунення гострих симптомів. Комбінація салметеролу і флутиказону пропіонату може використовуватися для початкової підтримуючої терапії у пацієнтів з персистуючою бронхіальною астмою (щоденне виникнення симптомів або щоденне використання засобів для усунення нападів) за наявності показань до призначення кортикостероїдів та приблизного їх дозування. Частіше застосування бронходилататорів короткої дії для полегшення симптомів свідчить про погіршення контролю захворювання, і в таких ситуаціях пацієнт повинен звертатися до лікаря. Раптове погіршення контролю бронхоспастичного синдрому, що посилюється, становить потенційну загрозу життю, і в таких ситуаціях пацієнт теж повинен звертатися до лікаря. Лікар повинен розглянути можливість призначення вищої дози кортикостероїдів. Якщо доза препарату Серетид® не забезпечує адекватний контроль захворювання, пацієнт теж повинен звернутися до лікаря. Пацієнтам з астмою не можна різко припиняти лікування препаратом Серетид через небезпеку розвитку загострення, дозу препарату слід знижувати поступово під контролем лікаря. У пацієнтів з ХОЗЛ відміна препарату може супроводжуватися симптомами декомпенсації та потребує спостереження лікаря. У клінічних дослідженнях отримано дані про збільшення частоти пневмонії у пацієнтів з ХОЗЛ, які одержують препарат Серетид. Лікарям слід пам'ятати про можливість розвитку пневмонії при ХОЗЛ, оскільки клінічна картина пневмонії та загострення ХОЗЛ часто схожі. Будь-який інгаляційний кортикостероїд може викликати системні ефекти, особливо при тривалому використанні у високих дозах; однак ймовірність виникнення таких симптомів набагато нижча, ніж при лікуванні пероральними кортикостероїдами. Можливі системні реакції включають синдром Кушинга, кушінгоїдні риси, пригнічення функції надниркових залоз, затримку росту у дітей та підлітків, зниження мінеральної щільності кісткової тканини, катаракту та глаукому. Тому при лікуванні бронхіальної астми важливо знижувати дозу до найнижчої дози, що забезпечує ефективний контроль над захворюванням. В екстрених та планових ситуаціях, здатних викликати стрес, завжди необхідно пам'ятати про можливість пригнічення надниркових залоз і бути готовим до застосування кортикостероїдів. При проведенні реанімаційних заходів чи хірургічних втручань потрібно визначення ступеня надниркової недостатності. Рекомендується регулярно вимірювати зростання дітей, які отримують тривалу терапію інгаляційними глюкокортикостероїдами. Зважаючи на можливість пригнічення надниркових залоз, пацієнтів, переведених з пероральних кортикостероїдів на інгаляційну терапію флутиказону пропіонатом, слід лікувати з особливою обережністю та регулярно контролювати у них функцію кори надниркових залоз. Після початку лікування інгаляційним флутиказоном пропіонатом системні глюкокортикоїди слід скасовувати поступово, і такі пацієнти повинні мати при собі спеціальну картку пацієнта, що містить вказівку про можливу потребу в додатковому введенні глюкокортикостероїдів у стресових ситуаціях. У хворих із загостренням бронхіальної астми, гіпоксією необхідно контролювати концентрацію іонів К+ у плазмі. Є дуже рідкісні повідомлення про підвищення рівня глюкози в крові і слід пам'ятати, призначаючи комбінацію салметеролу і флутиказону пропіонату хворим на цукровий діабет. У постреєстраційний період були отримані повідомлення про клінічно значущу лікарську взаємодію між флутиказону пропіонатом і ритонавіром, що призводить до системних ефектів кортикостероїдів, включаючи синдром Кушинга та пригнічення функції надниркових залоз. Тому рекомендується уникати спільного застосування флутиказону пропіонату та ритонавіру, за винятком випадків, коли потенційна користь для пацієнта перевищує ризик, пов'язаний із системними ефектами кортикостероїдів. Дані клінічного дослідження безпеки салметеролу, що додається до терапії бронхіальної астми, порівняно з плацебо показали, що частота летальних наслідків, зумовлених бронхіальною астмою, була значно вищою в групі салметеролу. При прийомі салметеролу, порівняно з плацебо, ризик серйозних небажаних реакцій з боку дихальної системи або летального результату у пацієнтів афро-американського походження, імовірно, вищий, ніж у інших пацієнтів. Значення фармакогенетичних факторів чи інших причин невідоме. Вплив, супутній застосуванню кортикостероїдів на ризик виникнення летальних наслідків у пацієнтів з астмою в цьому дослідженні не вивчався. Як і інші інгаляційні препарати, препарат Серетид може викликати парадоксальний бронхоспазм, що виявляється наростанням задишки безпосередньо після застосування. У цьому випадку слід негайно застосувати швидко- та короткодіючий інгаляційний бронходилататор, відмінити препарат Серетид, обстежити пацієнта та розпочати, при необхідності, альтернативну терапію. Є повідомлення про побічні реакції, пов'язані з фармакологічною дією бета2-антагоністів, таких як тремор, суб'єктивне почуття серцебиття та головний біль. Однак дані реакції носять короткочасний характер, і їхня вираженість зменшується при регулярній терапії. Вплив на здатність до керування автотранспортом та управління механізмами У клінічних дослідженнях не отримано даних щодо впливу препарату на здатність керувати транспортними засобами та іншими механізмами, проте слід враховувати побічні дії, які може спричинити препарат.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаПорошок для інгаляцій дозований – 1 доза*: Активні речовини: салметеролу ксинафоат мікронізований – 72.5 мкг, що відповідає вмісту салметеролу – 50 мкг; флутиказону пропіонат мікронізований** - 50/100/250 мкг; Допоміжні речовини: лактози моногідрат – до 12.5 мг. * Для компенсації виробничих втрат суміш усіх речовин може закладатися в блістер з надлишком у розмірі до 6%. ** зазначені кількості для флутиказону мікронізованого пропіонату мають на увазі активність 100% м/м (чистота). Дійсна кількість субстанції флутиказону мікронізованого пропіонату може коригуватися в залежності від чистоти партії субстанції. 28 або 60 доз - блістери алюмінієві (1) - пластмасові інгалятори з лічильником доз (1) - пачки картонні.Опис лікарської формиПорошок для інгаляції дозований білого або майже білого кольору.Фармакотерапевтична групаБронходилатируючий засіб (бета2-адреноміметик селективний+глюкокортикостероїд місцевий).ФармакокінетикаНемає даних, що свідчать, що при спільному інгаляційному введенні салметерол і флутиказону пропіонат впливають на фармакокінетику один одного, і тому фармакокінетичні характеристики кожного компонента препарату Серетид Мультидиск можна розглядати окремо. Дослідження, проведене за участю 15 здорових добровольців, які одночасно отримували салметерол (інгаляційне введення 50 мкг 2 рази/добу) та інгібітор ізоферменту CYP3A4 - кетоконазол (пероральний прийом 400 мг 1 раз/сут) протягом 7 днів, показало значне підвищення. плазмі крові (збільшення Cmax у 1.4 рази та AUC у 15 разів). Не відзначалося збільшення накопичення салметеролу прийому повторних доз. У трьох пацієнтів лікування було відмінено через подовження інтервалу QTc або прискореного серцебиття із синусовою тахікардією. В інших 12 пацієнтів одночасне застосування салметеролу та кетоконазолу не мало клінічно значущого ефекту на ЧСС, рівень калію в крові або тривалість інтервалу QTc. Всмоктування Салметерол діє місцево в легеневих тканинах, тому його вміст у плазмі не є показником терапевтичних ефектів. Дані про його фармакокінетику дуже обмежені через технічні проблеми: при інгаляції в терапевтичних дозах його Cmax у плазмі вкрай низька (близько 200 пг/мл і нижче). Після регулярних інгаляцій салметеролом у крові вдається виявити гідроксинафтоєву кислоту, Css якої складають близько 100 нг/мл. Ці концентрації в 1000 разів нижчі за Css, що спостерігалися в дослідженнях токсичності. Не спостерігалося несприятливого впливу при тривалому регулярному застосуванні препарату (протягом більше 12 місяців) у пацієнтів з обструкцією дихальних шляхів. Флутиказону пропіонат: абсолютна біодоступність інгаляційного флутиказону пропіонату у здорових людей варіює залежно від інгалятора, що використовується, при введенні комбінації салметеролу і флутиказону пропіонату за допомогою інгалятора "Мультидиск" вона становить 5.5%. У пацієнтів з бронхіальною астмою та ХОЗЛ спостерігаються нижчі концентрації флутиказону пропіонату у плазмі крові. Системна абсорбція відбувається переважно через легені. Спочатку вона швидше, але потім її швидкість сповільнюється. Частина інгаляційної дози може бути проковтнута, але ця частина робить мінімальний внесок із системну абсорбцію внаслідок низької розчинності флутиказону пропіонату у воді та через його пресистемний метаболізм; біодоступність із шлунково-кишкового тракту становить менше 1%. У міру збільшення інгаляційної дози спостерігається лінійне збільшення концентрації флутиказону пропіонату у плазмі. Розподіл Немає даних про розподіл салметеролу. Флутиказона пропіонат має великий Vd у рівноважному стані (близько 300 л) і має порівняно високий рівень зв'язування з білками плазми (91%). Метаболізм Результати дослідження in vitro показали, що салметерол екстенсивно метаболізується під дією ізоферменту CYP3A4 системи цитохрому Р450 до -гідроксисалметеролу шляхом аліфатичного окислення. При дослідженні з повторним дозуванням салметеролу та еритроміцину у здорових добровольців були відсутні клінічно значущі зміни фармакодинамічних ефектів при прийомі 500 мг еритроміцину 3 рази на добу. Проте дослідження взаємодії салметеролу та кетоконазолу показало значне збільшення концентрації салметеролу у плазмі крові. Флутиказону пропіонат швидко елімінується з крові, головним чином у результаті метаболізму під дією ізоферменту CYP3A4 системи цитохрому Р450 до неактивного карбоксильного метаболіту. Необхідно бути обережними при одночасному застосуванні відомих інгібіторів CYP3A4 та флутиказону пропіонату, оскільки в таких ситуаціях можливе підвищення вмісту останнього в плазмі. Виведення Немає даних щодо виведення салметеролу. Розподіл флутиказону пропіонату характеризується швидким кліренсом з плазми (1150 мл/хв) і кінцевим T1/2, рівним приблизно 8 год.ФармакодинамікаПрепарат Серетид Мультидиск - комбінований препарат, який містить салметерол і флутиказону пропіонат, що володіють різними механізмами дії. Салметерол запобігає виникненню симптомів бронхоспазму, флутиказону пропіонат покращує легеневу функцію та запобігає загостренню захворювання. Препарат Серетид® Мультидиск через зручніший режим дозування може бути альтернативою для пацієнтів, які одночасно отримують агоніст β2-адренорецепторів та інгаляційний глюкокортикоїд з різних інгаляторів. Салметерол - це селективний довготривалий (до 12 годин) агоніст β2-адренорецепторів, що має довгий бічний ланцюг, який зв'язується із зовнішнім доменом рецептора. Фармакологічні властивості салметеролу забезпечують більш ефективний захист від бронхоконстрикції, що індукується гістаміном, і більш тривалу бронходилатацію (тривалістю не менше 12 годин), ніж агоністи β2-адренорецепторів короткої дії. In vitro дослідження показали, що салметерол є потужним інгібітором вивільнення з легких людини медіаторів опасистих клітин, таких як гістамін, лейкотрієни та простагландин D2, і має тривалий період дії. Салметерол пригнічує ранню та пізню фази відповіді на інгаляційні алергени. Інгібування пізньої фази відповіді зберігається протягом більше 30 годин після прийому разової дози, тоді як бронходилатируючий ефект вже відсутній. Одноразове введення салметеролу послаблює гіперреактивність бронхіального дерева. Це свідчить про те, що салметерол крім бронхорозширювальної активності має додаткову дію, не пов'язану з розширенням бронхів, клінічна значущість якого остаточно не встановлена. Цей механізм дії відрізняється від протизапального ефекту кортикостероїдів. Флутиказону пропіонат відноситься до групи кортикостероїдів для місцевого застосування і при інгаляційному введенні в рекомендованих дозах виявляє виражену протизапальну та протиалергічну дію в легенях, що призводить до зменшення клінічної симптоматики, зниження частоти загострень бронхіальної астми. Флутиказону пропіонат не викликає небажаних явищ, що спостерігаються при системному прийомі кортикостероїдів. При тривалому застосуванні інгаляційного флутиказону пропіонату добова секреція гормонів кори надниркових залоз залишається в межах норми як у дорослих, так і у дітей навіть при використанні максимальних доз, що рекомендуються. Після переведення пацієнтів, які отримують інші інгаляційні кортикостероїди, на прийом флутиказону пропіонату добова секреція гормонів кори надниркових залоз поступово покращується, незважаючи на попереднє та поточне періодичне використання пероральних стероїдів. Це вказує на відновлення функції надниркових залоз на фоні інгаляційного застосування флутиказону пропіонату. При тривалому застосуванні флутиказону пропіонату резервна функція кори надниркових залоз також залишається в межах норми, про що свідчить нормальне збільшення вироблення кортизолу у відповідь на відповідну стимуляцію (необхідно враховувати,що залишкове зниження адреналового резерву, викликаного попередньою терапією, може зберігатися протягом тривалого часу).ІнструкціяКоли Ви виймаєте Серетид® Мультидиск із коробки, він знаходиться у закритому положенні. Препарат Серетид Мультидиск містить 28 або 60 доз у формі порошку. Кожна доза виміряна та захищена гігієнічно. Не потрібне ні підтримання рівня дози, ні її додаткове заповнення. Інгалятор має індикатор, який після проведеної інгаляції показує кількість доз, що залишилися. Числа йдуть у спадному порядку від 60 до 0 або від 28 до 0. Числа від 5 до 0 мають червоний колір, попереджаючи, що в інгаляторі залишилося лише кілька доз. Поява у вікні цифри 0 означає, що інгалятор порожній та непридатний для подальшого використання. Для інгаляції виконайте п'ять послідовних дій: Відкрийте інгалятор; Натисніть на важіль; Вдихніть дозу препарату; Закрийте інгалятор; Прополощіть рот. Як працює інгалятор При повороті важеля інгалятора відкривається невеликий отвір у мундштуку, одна доза готова до інгаляції. При закритті інгалятора важіль автоматично повертається в початкове положення, залишаючись таким чином готовим для прийому наступної необхідної дози. Упаковка захищає інгалятор, коли він не використовується. Відкрийте інгалятор. Тримайте корпус однією рукою, помістивши великий палець іншої руки у спеціальне заглиблення. Щоб відкрити інгалятор, натискайте великим пальцем до упору, поки не почуєте клацання. Натисніть на важіль. Тримайте інгалятор мундштуком до обличчя. Інгалятор можна тримати правою чи лівою рукою. Натисніть на важіль у напрямку від себе до упору, доки не почуєте клацання. Тепер інгалятор готовий до роботи. Коли Ви натискаєте на важіль, розкривається черговий осередок із порошком для інгаляції. При цьому кількість доз, що залишилися, зменшується, що вказується в вікні індикатора. Натискайте на важіль тільки перед інгаляцією, інакше це призведе до марної витрати препарату. Вдихніть дозу препарату. Перед інгаляцією препарату уважно прочитайте цей розділ. Тримайте інгалятор на деякій відстані від рота і зробіть глибокий видих без зусилля. Пам'ятайте: ніколи не можна робити видих в інгалятор! Щільно обхопіть мундштук губами. Зробіть рівномірний та глибокий вдих через рот (не через ніс). Вийміть інгалятор із рота. Затримайте подих приблизно на 10 секунд або довше, наскільки зможете. Зробіть повільний видих. Закрийте інгалятор. Для того, щоб закрити інгалятор, помістіть великий палець у спеціальне поглиблення і натискайте в напрямку до себе, доки не почуєте клацання. Важіль автоматично повертається у вихідне положення. Інгалятор знову готовий до застосування. Прополощіть рот. Після застосування інгалятора прополощіть рот водою і виплюньте її. Пам'ятайте: зберігайте сухий інгалятор. Тримайте його закритим, коли не використовуєте. Ніколи не можна робити видиху в інгалятор. Повертайте важіль тільки тоді, коли Ви готові до прийому дози. Не перевищуйте призначеної дози. Тримайте інгалятор у недоступному для дітей місці.Показання до застосуванняПрепарат призначений для регулярного лікування бронхіальної астми, якщо показана комбінована терапія бета2-адреноміметиком тривалої дії та інгаляційним кортикостероїдом: пацієнтам з недостатнім контролем захворювання на фоні постійної монотерапії інгаляційними кортикостероїдами при періодичному використанні бета2-адреноміметику короткої дії; пацієнтам з адекватним контролем захворювання на фоні терапії інгаляційним кортикостероїдом та бета2-адреноміметиком тривалої дії; як стартова підтримуюча терапія у пацієнтів з персистуючою бронхіальною астмою за наявності показань до призначення кортикостероїдів для досягнення контролю над захворюванням. Препарат призначений для підтримуючої терапії у пацієнтів при ХОЗЛ зі значенням ОФВ1Протипоказання до застосування- підвищена чутливість до компонентів препарату; дитячий вік до 4 років. З обережністю Як і всі інші інгаляційні препарати, що містять кортикостероїди, препарат Серетид Мультидиск слід застосовувати з обережністю у пацієнтів з гострим або латентним туберкульозом легень. Препарат Серетид Мультидиск слід призначати з обережністю при тиреотоксикозі. Препарат Серетид Мультидиск слід застосовувати з обережністю при грибкових, вірусних або бактеріальних інфекціях органів дихання. При прийомі будь-яких препаратів групи симпатоміметиків, особливо при перевищенні терапевтичних доз, можливий розвиток серцево-судинних явищ, як збільшення систолічного АТ і ЧСС. З цієї причини препарат Серетид Мультидиск слід з обережністю призначати пацієнтам із серцево-судинними захворюваннями, в т.ч. аритміями, такими як суправентрикулярна тахікардія та екстрасистолія, шлуночкова екстрасистолія, фібриляція передсердь. Усі симпатоміметичні препарати у дозуваннях, що перевищують терапевтичні, можуть спричинити транзиторне зниження рівня калію у сироватці крові. Тому препарат Серетид Мультидиск слід обережно призначати пацієнтам з гіпокаліємією. Препарат Серетид Мультидиск слід застосовувати з обережністю в осіб з алергічною реакцією на лактозу та молочний білок в анамнезі, т.к. залишкові кількості білка можуть входити до складу лактози. Будь-який інгаляційний кортикостероїд може викликати системні ефекти, особливо при тривалому використанні у високих дозах. Тому препарат слід застосовувати з обережністю при глаукомі, катаракті, остеопорозі. Є дуже рідкісні повідомлення про підвищення рівня глюкози в крові, тому хворим на цукровий діабет слід застосовувати препарат Серетид Мультидиск з обережністю.Вагітність та лактаціяФертильність Відсутні дані щодо впливу на фертильність у людини. У дослідженнях на тваринах не було виявлено впливу флутиказону пропіонату або салметеролу ксинафоату на фертильність самців чи самок. Вагітність Дані щодо застосування препарату у вагітних жінок обмежені. Застосування під час вагітності можливе лише у випадку, якщо потенційна користь для матері перевищує можливий ризик для плода. Відповідно до результатів ретроспективного дослідження, не виявлено підвищеного ризику виникнення серйозних вроджених вад розвитку (СВПР) після впливу флутиказону пропіонату протягом І триместру вагітності порівняно з іншими інгаляційними кортикостеродами. При проведенні досліджень репродуктивної токсичності у тварин з введенням кожного компонента препарату окремо, так і їх комбінації, було виявлено вплив на плід надлишкових системних концентрацій активного бета2-адреноміметика і кортикостероїдів. Великий досвід клінічного застосування препаратів даного класу свідчить, що з використанням терапевтичних доз описані ефекти є клінічно значущими. Період грудного вигодовування Концентрація салметеролу та флутиказону пропіонату в плазмі крові після вдихання препарату в терапевтичних дозах вкрай низька, тому їх концентрація у грудному молоці має бути такою ж низькою. Це підтверджується дослідженнями тварин, у молоці яких визначалися низькі концентрації препарату. Супутніх даних щодо грудного молока у жінок немає. Застосування препарату в період грудного вигодовування допустиме лише у випадку, якщо потенційна користь для матері перевищує можливий ризик для дитини. Рекомендується контролювати динаміку зростання дітей, які отримують тривалу терапію інгаляційним кортикостероїдом. Протипоказане застосування препарату дітям віком до 4 років.Побічна діяУсі небажані реакції, представлені нижче, характерні для діючих речовин - салметеролу та флутиказону пропіонату окремо. Профіль небажаних реакцій препарату Серетид Мультидиск не відрізняється від профілю небажаних реакцій його діючих речовин. Небажані реакції, представлені нижче, перераховані відповідно до ураження органів і систем органів і частотою народження. Частота народження визначається наступним чином: дуже часто (≥1/10), часто (≥1/100 і Дані клінічних досліджень Частота народження небажаних реакцій Інфекційні та паразитарні захворювання: часто – кандидоз ротової порожнини та глотки, пневмонія (у пацієнтів з ХОЗЛ); рідко – кандидоз стравоходу. З боку імунної системи: реакції гіперчутливості: нечасто – шкірні реакції гіперчутливості, задишка, рідко – анафілактичні реакції. З боку ендокринної системи: можливі системні ефекти: нечасто – катаракта, рідко – глаукома. З боку обміну речовин та харчування: нечасто – гіперглікемія; дуже рідко – гіпокаліємія. Порушення психіки: нечасто – тривожність, порушення сну; рідко – зміни у поведінці, в т.ч. гіперактивність та дратівливість (особливо у дітей). З боку нервової системи: дуже часто – головний біль; нечасто – тремор. З боку серця: нечасто – прискорене серцебиття, тахікардія, фібриляція передсердь; рідко - аритмія, включаючи шлуночкову екстрасистолію, надшлуночкову тахікардію та екстрасистолію. З боку дихальної системи, органів грудної клітки та середостіння: часто - захриплість голосу та/або дисфонія; нечасто – подразнення глотки. З боку шкіри та підшкірних тканин: нечасто – синці. З боку кістково-м'язової системи та сполучної тканини: часто – м'язові спазми, артралгія. Дані післяреєстраційних спостережень Частота народження небажаних реакцій З боку імунної системи: реакції гіперчутливості: рідко – ангіоневротичний набряк (головним чином набряк обличчя та ротоглотки), бронхоспазм. З боку ендокринної системи: можливі системні ефекти рідко – синдром Кушинга, кушінгоїдні симптоми, пригнічення функції надниркових залоз, затримка росту у дітей та підлітків, зниження мінеральної щільності кісткової тканини. З боку дихальної системи, органів грудної клітки та середостіння: рідко – парадоксальний бронхоспазм.Взаємодія з лікарськими засобамиЧерез небезпеку розвитку бронхоспазму слід уникати застосування селективних та неселективних бета-адреноблокаторів, за винятком тих випадків, коли вони вкрай необхідні пацієнтові. У звичайних ситуаціях інгаляції флутиказону пропіонату супроводжуються низькими концентраціями його в плазмі внаслідок інтенсивного метаболізму при "першому проходженні" та високого системного кліренсу під впливом ізоферменту CYP3A4 системи цитохрому Р450 у кишечнику та печінці. Завдяки цьому клінічно значуща взаємодія за участю флутиказону пропіонату є малоймовірною. Дослідження лікарської взаємодії показало, що ритонавір – високоактивний інгібітор ізоферменту CYP3A4 – може викликати різке підвищення концентрації флутиказону пропіонату в плазмі, внаслідок чого суттєво знижуються концентрації сироваткового кортизолу. У період післяреєстраційних спостережень були отримані повідомлення про клінічно значущі лікарські взаємодії у пацієнтів, які одночасно отримували флутиказону пропіонат (інтраназально або інгаляційно) та ритонавір. Ця взаємодія викликала такі побічні ефекти, як синдром Кушинга та пригнічення функції надниркових залоз. Зважаючи на сказане, слід уникати одночасного застосування флутиказону пропіонату та ритонавіру, крім тих випадків, коли потенційна користь для пацієнта перевищує ризик системних побічних ефектів кортикостероїдів. Дослідження показали, що інші інгібітори ізоферменту CYP3A4 викликають мізерно мале (еритроміцин) та незначне (кетоконазол) підвищення вмісту флутиказону пропіонату в плазмі, при якому практично не знижуються концентрації сироваткового кортизолу. Незважаючи на це, рекомендується бути обережним при одночасному застосуванні флутиказону пропіонату та сильних інгібіторів CYP3A4 (наприклад, кетоконазолу), оскільки при таких комбінаціях не виключається ймовірність підвищення концентрації флутиказону пропіонату в плазмі, що може потенційно збільшити системні ефекти. При дослідженні взаємодії лікарських препаратів було виявлено, що застосування супутньої системної терапії кетоконазолу значно підвищує концентрацію салметеролу в плазмі крові (збільшення Cmax в 1.4 рази і AUC в 15 разів). Це може призвести до подовження інтервалу QTc. Слід бути обережними при сумісному призначенні сильних інгібіторів CYP3A4 (наприклад, кетоконазолу) і салметеролу. Похідні ксантину, кортикостероїдів та діуретики підвищують ризик розвитку гіпокаліємії (особливо у пацієнтів із загостренням бронхіальної астми, при гіпоксії). Інгібітори МАО та трициклічні антидепресанти збільшують ризик розвитку побічних ефектів із боку серцево-судинної системи. Препарат Серетид Мультидиск сумісний з кромогліцієвою кислотою.Спосіб застосування та дозиПрепарат Серетид® Мультидиск призначений лише для інгаляцій. Пацієнт повинен бути поінформований про те, що для отримання оптимального ефекту препарат слід застосовувати регулярно, навіть за відсутності клінічних симптомів бронхіальної астми та ХОЗЛ. Лікар повинен регулярно оцінювати ефективність лікування пацієнта. Визначення тривалості курсу терапії та зміна дози препарату можливе лише за рекомендацією лікаря. Бронхіальна астма Дозу препарату Серетид Мультидиск слід знижувати до найнижчої дози, що забезпечує ефективний контроль симптомів. Якщо прийом препарату Серетид Мультидиск 2 рази на добу забезпечує контроль над симптомами, в рамках зниження дози до мінімально ефективної можливе зниження частоти прийому препарату до 1 разу на добу. Пацієнту слід призначати таку форму препарату Серетид Мультидиск, яка містить дозу флутиказону пропіонату, що відповідає тяжкості його захворювання. Якщо терапія інгаляційними глюкокортикостероїдами не забезпечує адекватний контроль над захворюванням, то їх заміна на препарат Серетид® Мультидиск у дозі, терапевтично еквівалентній дозі ГКС, що вводяться, може покращити контроль перебігу бронхіальної астми. У пацієнтів, у яких можна контролювати перебіг бронхіальної астми виключно за допомогою інгаляційних кортикостероїдів, їх заміна на препарат Серетид® Мультидиск може дозволити знизити дозу кортикостероїдів, необхідну для контролю перебігу астми. Рекомендовані дози Дорослі та діти 12 років і старші: одна інгаляція (50 мкг салметеролу та 100 мкг флутиказону пропіонату) 2 рази на добу, або одна інгаляція (50 мкг салметеролу та 250 мкг флутиказону пропіонату) 2 рази та 500 мкг флутиказону пропіонату) 2 рази/добу. Діти 4 років і старші: одна інгаляція (50 мкг салметеролу та 100 мкг флутиказону пропіонату) 2 рази на добу. На даний час немає даних про застосування препарату Серетид Мультидиск у дітей віком до 4 років. Хронічна обструктивна хвороба легень (ХОЗЛ) Для дорослих пацієнтів максимальна рекомендована доза становить 1 інгаляція (50 мкг салметеролу та 500 мкг флутиказону пропіонату) 2 рази на добу. Для цього препарату Серетид Мультидиск було продемонстровано зниження смертності від будь-яких причин. Особливі групи пацієнтів Немає необхідності знижувати дозу препарату Серетид Мультидиск у пацієнтів похилого віку, а також у пацієнтів з порушеннями функції нирок або печінки.ПередозуванняНе рекомендується призначення препарату у дозах, що перевищують зазначені в інструкції. Дуже важливо регулярно переглядати режим дозування пацієнта та знижувати дозу до найнижчої з рекомендованих доз, що забезпечує ефективний контроль симптомів. Симптоми Очікувані симптоми та ознаки передозування салметеролу типові для надмірної бета2-адренергічної стимуляції та включають тремор, головний біль, тахікардію, підвищення систолічного артеріального тиску та гіпокаліємію. Гостре передозування флутиказону пропіонатом при інгаляційному введенні може спровокувати тимчасове пригнічення гіпоталамо-гіпофізарно-надниркової системи. Зазвичай це вимагає прийняття якихось екстрених заходів, оскільки нормальна функція надниркових залоз відновлюється протягом кількох днів. При прийомі препарату в дозі вище рекомендованих протягом тривалого періоду часу можливе значне пригнічення функції кори надниркових залоз. Описані рідкісні випадки гострого адреналового кризу, які виникали переважно у дітей, які отримували дози препарату вище за рекомендовані протягом тривалого часу (кілька місяців або років). Гострий адреналовий криз проявляється гіпоглікемією, що супроводжується сплутаністю свідомості та/або судомами. До ситуацій, які можуть бути пусковими факторами гострого адреналового кризу, відносяться травма, хірургічне втручання, інфекція або будь-яке швидке зниження дози препарату Серетид® Мультидиск флутиказону пропіонату. Лікування Відсутнє специфічне лікування передозування салметеролу та флутиказону пропіонату. У разі передозування слід проводити підтримуючу терапію та спостерігати за станом пацієнта. При хронічному передозуванні рекомендується проводити контроль резервної функції кори надниркових залоз.Запобіжні заходи та особливі вказівкиПрепарат Серетид® Мультидиск не призначений для полегшення гострих симптомів, оскільки у таких випадках слід застосовувати швидко- та короткодіючий інгаляційний бронходилататор (наприклад, сальбутамол). Пацієнтів потрібно поінформувати про те, щоб вони завжди мали під рукою препарат для усунення гострих симптомів. Комбінація салметеролу і флутиказону пропіонату може використовуватися для початкової підтримуючої терапії у пацієнтів з персистуючою бронхіальною астмою (щоденне виникнення симптомів або щоденне використання засобів для усунення нападів) за наявності показань до призначення кортикостероїдів та приблизного їх дозування. Частіше застосування бронходилататорів короткої дії для полегшення симптомів свідчить про погіршення контролю захворювання, і в таких ситуаціях пацієнт повинен звертатися до лікаря. Раптове погіршення контролю бронхіальної астми, що посилюється, становить потенційну загрозу життю, і в таких ситуаціях пацієнт також повинен звертатися до лікаря. Лікар повинен розглянути можливість призначення вищої дози кортикостероїдів. Якщо доза препарату Серетид® Мультидиск не забезпечує адекватний контроль захворювання, то пацієнт також повинен звернутися до лікаря. Пацієнтам з астмою не можна різко припиняти лікування препаратом Серетид® Мультидиск через небезпеку розвитку загострення, дозу препарату слід поступово знижувати під контролем лікаря. У пацієнтів з ХОЗЛ відміна препарату може супроводжуватися симптомами декомпенсації та потребує спостереження лікаря. У клінічних дослідженнях отримано дані про збільшення частоти пневмонії у пацієнтів з ХОЗЛ, які одержують препарат Серетид Мультидиск. Лікарям слід пам'ятати про можливість розвитку пневмонії при ХОЗЛ, оскільки клінічна картина пневмонії та загострення ХОЗЛ часто схожі. Будь-який інгаляційний кортикостероїд може викликати системні ефекти, особливо при тривалому використанні у високих дозах; слід зазначити, однак, що ймовірність виникнення таких симптомів набагато нижча, ніж при лікуванні пероральними кортикостероїдами. Можливі системні ефекти включають синдром Кушинга, кушінгоїдні риси, пригнічення функції надниркових залоз, затримка росту у дітей та підлітків, зниження мінеральної щільності кісткової тканини, катаракту та глаукому. Тому при лікуванні бронхіальної астми важливо знижувати дозу до найнижчої дози, що забезпечує ефективний контроль симптомів. В екстрених та планових ситуаціях, здатних викликати стрес, завжди необхідно пам'ятати про можливість пригнічення надниркових залоз і бути готовим до застосування кортикостероїдів. При проведенні реанімаційних заходів чи хірургічних втручань потрібно визначення ступеня надниркової недостатності. Рекомендується регулярно вимірювати зростання дітей, які отримують тривалу терапію інгаляційним кортикостероїдом. Зважаючи на можливість пригнічення надниркових залоз, пацієнтів, переведених з пероральних кортикостероїдів на інгаляційну терапію флутиказону пропіонатом, слід лікувати з особливою обережністю та регулярно контролювати у них функцію кори надниркових залоз. При переведенні пацієнтів з прийому системних кортикостероїдів на інгаляційну терапію можуть виявлятися алергічні реакції (наприклад, алергічний риніт, екзема), які раніше пригнічувалися системними кортикостероїдами. У таких ситуаціях рекомендується проводити симптоматичне лікування антигістамінними препаратами та/або препаратами місцевої дії, в т.ч. ГКС для місцевого застосування. Після початку лікування інгаляційним флутиказоном пропіонатом системні глюкокортикоїди слід скасовувати поступово, і такі пацієнти повинні мати при собі спеціальну картку пацієнта, що містить вказівку про можливу потребу в додатковому введенні глюкокортикостероїдів у стресових ситуаціях. У хворих із загостренням бронхіальної астми, гіпоксією необхідно контролювати концентрацію іонів К+ у плазмі. Є дуже рідкісні повідомлення про підвищення рівня глюкози в крові і слід пам'ятати, призначаючи комбінацію салметеролу і флутиказону пропіонату хворим на цукровий діабет. У післяреєстраційний період були отримані повідомлення про клінічно значущу лікарську взаємодію між флутиказону пропіонатом і ритонавіром, що призводить до системних ефектів кортикостероїдів, включаючи синдром Кушинга та пригнічення функції надниркових залоз. Тому рекомендується уникати спільного застосування флутиказону пропіонату та ритонавіру, за винятком випадків, коли потенційна користь для пацієнта перевищує ризик, пов'язаний із системними ефектами кортикостероїдів. Дані клінічного дослідження безпеки салметеролу, що додається до терапії бронхіальної астми, порівняно з плацебо показали, що частота летальних наслідків, зумовлених бронхіальною астмою, була вищою в групі салметеролу. При прийомі салметеролу, порівняно з плацебо, ризик серйозних небажаних реакцій з боку дихальної системи або летального результату у пацієнтів афро-американського походження, імовірно, вищий, ніж у інших пацієнтів. Значення фармакогенетичних факторів чи інших причин невідоме. Вплив, супутнє застосування кортикостероїдів, у цьому дослідженні не вивчалося. Як і інші інгаляційні препарати, препарат Серетид® Мультидиск може викликати парадоксальний бронхоспазм, що виявляється наростанням задишки безпосередньо після застосування. У цьому випадку слід негайно застосувати короткодіючий інгаляційний бронходилататор, відмінити препарат Серетид Мультидиск і розпочати, за необхідності, альтернативну терапію. Є повідомлення про побічні явища, пов'язані з фармакологічною дією бета2-антагоністів, таких як тремор, суб'єктивне почуття серцебиття та головний біль. Однак дані явища носять короткочасний характер, і їхня вираженість зменшується при регулярній терапії. Вплив на здатність до керування автотранспортом та управління механізмами У клінічних дослідженнях не отримано даних щодо впливу препарату на здатність керувати транспортними засобами та іншими механізмами, проте слід враховувати побічні дії, які може спричинити препарат.Умови відпустки з аптекЗа рецептомВідео на цю тему
391,00 грн
326,00 грн
Склад, форма випуску та упаковкаПорошок для інгаляцій дозований – 1 доза*: Активні речовини: салметеролу ксинафоат мікронізований – 72.5 мкг, що відповідає вмісту салметеролу – 50 мкг; флутиказону пропіонат мікронізований** - 50/100/250 мкг; Допоміжні речовини: лактози моногідрат – до 12.5 мг. * Для компенсації виробничих втрат суміш усіх речовин може закладатися в блістер з надлишком у розмірі до 6%. ** зазначені кількості для флутиказону мікронізованого пропіонату мають на увазі активність 100% м/м (чистота). Дійсна кількість субстанції флутиказону мікронізованого пропіонату може коригуватися в залежності від чистоти партії субстанції. 28 або 60 доз - блістери алюмінієві (1) - пластмасові інгалятори з лічильником доз (1) - пачки картонні.Опис лікарської формиПорошок для інгаляції дозований білого або майже білого кольору.Фармакотерапевтична групаБронходилатируючий засіб (бета2-адреноміметик селективний+глюкокортикостероїд місцевий).ФармакокінетикаНемає даних, що свідчать, що при спільному інгаляційному введенні салметерол і флутиказону пропіонат впливають на фармакокінетику один одного, і тому фармакокінетичні характеристики кожного компонента препарату Серетид Мультидиск можна розглядати окремо. Дослідження, проведене за участю 15 здорових добровольців, які одночасно отримували салметерол (інгаляційне введення 50 мкг 2 рази/добу) та інгібітор ізоферменту CYP3A4 - кетоконазол (пероральний прийом 400 мг 1 раз/сут) протягом 7 днів, показало значне підвищення. плазмі крові (збільшення Cmax у 1.4 рази та AUC у 15 разів). Не відзначалося збільшення накопичення салметеролу прийому повторних доз. У трьох пацієнтів лікування було відмінено через подовження інтервалу QTc або прискореного серцебиття із синусовою тахікардією. В інших 12 пацієнтів одночасне застосування салметеролу та кетоконазолу не мало клінічно значущого ефекту на ЧСС, рівень калію в крові або тривалість інтервалу QTc. Всмоктування Салметерол діє місцево в легеневих тканинах, тому його вміст у плазмі не є показником терапевтичних ефектів. Дані про його фармакокінетику дуже обмежені через технічні проблеми: при інгаляції в терапевтичних дозах його Cmax у плазмі вкрай низька (близько 200 пг/мл і нижче). Після регулярних інгаляцій салметеролом у крові вдається виявити гідроксинафтоєву кислоту, Css якої складають близько 100 нг/мл. Ці концентрації в 1000 разів нижчі за Css, що спостерігалися в дослідженнях токсичності. Не спостерігалося несприятливого впливу при тривалому регулярному застосуванні препарату (протягом більше 12 місяців) у пацієнтів з обструкцією дихальних шляхів. Флутиказону пропіонат: абсолютна біодоступність інгаляційного флутиказону пропіонату у здорових людей варіює залежно від інгалятора, що використовується, при введенні комбінації салметеролу і флутиказону пропіонату за допомогою інгалятора "Мультидиск" вона становить 5.5%. У пацієнтів з бронхіальною астмою та ХОЗЛ спостерігаються нижчі концентрації флутиказону пропіонату у плазмі крові. Системна абсорбція відбувається переважно через легені. Спочатку вона швидше, але потім її швидкість сповільнюється. Частина інгаляційної дози може бути проковтнута, але ця частина робить мінімальний внесок із системну абсорбцію внаслідок низької розчинності флутиказону пропіонату у воді та через його пресистемний метаболізм; біодоступність із шлунково-кишкового тракту становить менше 1%. У міру збільшення інгаляційної дози спостерігається лінійне збільшення концентрації флутиказону пропіонату у плазмі. Розподіл Немає даних про розподіл салметеролу. Флутиказона пропіонат має великий Vd у рівноважному стані (близько 300 л) і має порівняно високий рівень зв'язування з білками плазми (91%). Метаболізм Результати дослідження in vitro показали, що салметерол екстенсивно метаболізується під дією ізоферменту CYP3A4 системи цитохрому Р450 до -гідроксисалметеролу шляхом аліфатичного окислення. При дослідженні з повторним дозуванням салметеролу та еритроміцину у здорових добровольців були відсутні клінічно значущі зміни фармакодинамічних ефектів при прийомі 500 мг еритроміцину 3 рази на добу. Проте дослідження взаємодії салметеролу та кетоконазолу показало значне збільшення концентрації салметеролу у плазмі крові. Флутиказону пропіонат швидко елімінується з крові, головним чином у результаті метаболізму під дією ізоферменту CYP3A4 системи цитохрому Р450 до неактивного карбоксильного метаболіту. Необхідно бути обережними при одночасному застосуванні відомих інгібіторів CYP3A4 та флутиказону пропіонату, оскільки в таких ситуаціях можливе підвищення вмісту останнього в плазмі. Виведення Немає даних щодо виведення салметеролу. Розподіл флутиказону пропіонату характеризується швидким кліренсом з плазми (1150 мл/хв) і кінцевим T1/2, рівним приблизно 8 год.ФармакодинамікаПрепарат Серетид Мультидиск - комбінований препарат, який містить салметерол і флутиказону пропіонат, що володіють різними механізмами дії. Салметерол запобігає виникненню симптомів бронхоспазму, флутиказону пропіонат покращує легеневу функцію та запобігає загостренню захворювання. Препарат Серетид® Мультидиск через зручніший режим дозування може бути альтернативою для пацієнтів, які одночасно отримують агоніст β2-адренорецепторів та інгаляційний глюкокортикоїд з різних інгаляторів. Салметерол - це селективний довготривалий (до 12 годин) агоніст β2-адренорецепторів, що має довгий бічний ланцюг, який зв'язується із зовнішнім доменом рецептора. Фармакологічні властивості салметеролу забезпечують більш ефективний захист від бронхоконстрикції, що індукується гістаміном, і більш тривалу бронходилатацію (тривалістю не менше 12 годин), ніж агоністи β2-адренорецепторів короткої дії. In vitro дослідження показали, що салметерол є потужним інгібітором вивільнення з легких людини медіаторів опасистих клітин, таких як гістамін, лейкотрієни та простагландин D2, і має тривалий період дії. Салметерол пригнічує ранню та пізню фази відповіді на інгаляційні алергени. Інгібування пізньої фази відповіді зберігається протягом більше 30 годин після прийому разової дози, тоді як бронходилатируючий ефект вже відсутній. Одноразове введення салметеролу послаблює гіперреактивність бронхіального дерева. Це свідчить про те, що салметерол крім бронхорозширювальної активності має додаткову дію, не пов'язану з розширенням бронхів, клінічна значущість якого остаточно не встановлена. Цей механізм дії відрізняється від протизапального ефекту кортикостероїдів. Флутиказону пропіонат відноситься до групи кортикостероїдів для місцевого застосування і при інгаляційному введенні в рекомендованих дозах виявляє виражену протизапальну та протиалергічну дію в легенях, що призводить до зменшення клінічної симптоматики, зниження частоти загострень бронхіальної астми. Флутиказону пропіонат не викликає небажаних явищ, що спостерігаються при системному прийомі кортикостероїдів. При тривалому застосуванні інгаляційного флутиказону пропіонату добова секреція гормонів кори надниркових залоз залишається в межах норми як у дорослих, так і у дітей навіть при використанні максимальних доз, що рекомендуються. Після переведення пацієнтів, які отримують інші інгаляційні кортикостероїди, на прийом флутиказону пропіонату добова секреція гормонів кори надниркових залоз поступово покращується, незважаючи на попереднє та поточне періодичне використання пероральних стероїдів. Це вказує на відновлення функції надниркових залоз на фоні інгаляційного застосування флутиказону пропіонату. При тривалому застосуванні флутиказону пропіонату резервна функція кори надниркових залоз також залишається в межах норми, про що свідчить нормальне збільшення вироблення кортизолу у відповідь на відповідну стимуляцію (необхідно враховувати,що залишкове зниження адреналового резерву, викликаного попередньою терапією, може зберігатися протягом тривалого часу).ІнструкціяКоли Ви виймаєте Серетид® Мультидиск із коробки, він знаходиться у закритому положенні. Препарат Серетид Мультидиск містить 28 або 60 доз у формі порошку. Кожна доза виміряна та захищена гігієнічно. Не потрібне ні підтримання рівня дози, ні її додаткове заповнення. Інгалятор має індикатор, який після проведеної інгаляції показує кількість доз, що залишилися. Числа йдуть у спадному порядку від 60 до 0 або від 28 до 0. Числа від 5 до 0 мають червоний колір, попереджаючи, що в інгаляторі залишилося лише кілька доз. Поява у вікні цифри 0 означає, що інгалятор порожній та непридатний для подальшого використання. Для інгаляції виконайте п'ять послідовних дій: Відкрийте інгалятор; Натисніть на важіль; Вдихніть дозу препарату; Закрийте інгалятор; Прополощіть рот. Як працює інгалятор При повороті важеля інгалятора відкривається невеликий отвір у мундштуку, одна доза готова до інгаляції. При закритті інгалятора важіль автоматично повертається в початкове положення, залишаючись таким чином готовим для прийому наступної необхідної дози. Упаковка захищає інгалятор, коли він не використовується. Відкрийте інгалятор. Тримайте корпус однією рукою, помістивши великий палець іншої руки у спеціальне заглиблення. Щоб відкрити інгалятор, натискайте великим пальцем до упору, поки не почуєте клацання. Натисніть на важіль. Тримайте інгалятор мундштуком до обличчя. Інгалятор можна тримати правою чи лівою рукою. Натисніть на важіль у напрямку від себе до упору, доки не почуєте клацання. Тепер інгалятор готовий до роботи. Коли Ви натискаєте на важіль, розкривається черговий осередок із порошком для інгаляції. При цьому кількість доз, що залишилися, зменшується, що вказується в вікні індикатора. Натискайте на важіль тільки перед інгаляцією, інакше це призведе до марної витрати препарату. Вдихніть дозу препарату. Перед інгаляцією препарату уважно прочитайте цей розділ. Тримайте інгалятор на деякій відстані від рота і зробіть глибокий видих без зусилля. Пам'ятайте: ніколи не можна робити видих в інгалятор! Щільно обхопіть мундштук губами. Зробіть рівномірний та глибокий вдих через рот (не через ніс). Вийміть інгалятор із рота. Затримайте подих приблизно на 10 секунд або довше, наскільки зможете. Зробіть повільний видих. Закрийте інгалятор. Для того, щоб закрити інгалятор, помістіть великий палець у спеціальне поглиблення і натискайте в напрямку до себе, доки не почуєте клацання. Важіль автоматично повертається у вихідне положення. Інгалятор знову готовий до застосування. Прополощіть рот. Після застосування інгалятора прополощіть рот водою і виплюньте її. Пам'ятайте: зберігайте сухий інгалятор. Тримайте його закритим, коли не використовуєте. Ніколи не можна робити видиху в інгалятор. Повертайте важіль тільки тоді, коли Ви готові до прийому дози. Не перевищуйте призначеної дози. Тримайте інгалятор у недоступному для дітей місці.Показання до застосуванняПрепарат призначений для регулярного лікування бронхіальної астми, якщо показана комбінована терапія бета2-адреноміметиком тривалої дії та інгаляційним кортикостероїдом: пацієнтам з недостатнім контролем захворювання на фоні постійної монотерапії інгаляційними кортикостероїдами при періодичному використанні бета2-адреноміметику короткої дії; пацієнтам з адекватним контролем захворювання на фоні терапії інгаляційним кортикостероїдом та бета2-адреноміметиком тривалої дії; як стартова підтримуюча терапія у пацієнтів з персистуючою бронхіальною астмою за наявності показань до призначення кортикостероїдів для досягнення контролю над захворюванням. Препарат призначений для підтримуючої терапії у пацієнтів при ХОЗЛ зі значенням ОФВ1Протипоказання до застосування- підвищена чутливість до компонентів препарату; дитячий вік до 4 років. З обережністю Як і всі інші інгаляційні препарати, що містять кортикостероїди, препарат Серетид Мультидиск слід застосовувати з обережністю у пацієнтів з гострим або латентним туберкульозом легень. Препарат Серетид Мультидиск слід призначати з обережністю при тиреотоксикозі. Препарат Серетид Мультидиск слід застосовувати з обережністю при грибкових, вірусних або бактеріальних інфекціях органів дихання. При прийомі будь-яких препаратів групи симпатоміметиків, особливо при перевищенні терапевтичних доз, можливий розвиток серцево-судинних явищ, як збільшення систолічного АТ і ЧСС. З цієї причини препарат Серетид Мультидиск слід з обережністю призначати пацієнтам із серцево-судинними захворюваннями, в т.ч. аритміями, такими як суправентрикулярна тахікардія та екстрасистолія, шлуночкова екстрасистолія, фібриляція передсердь. Усі симпатоміметичні препарати у дозуваннях, що перевищують терапевтичні, можуть спричинити транзиторне зниження рівня калію у сироватці крові. Тому препарат Серетид Мультидиск слід обережно призначати пацієнтам з гіпокаліємією. Препарат Серетид Мультидиск слід застосовувати з обережністю в осіб з алергічною реакцією на лактозу та молочний білок в анамнезі, т.к. залишкові кількості білка можуть входити до складу лактози. Будь-який інгаляційний кортикостероїд може викликати системні ефекти, особливо при тривалому використанні у високих дозах. Тому препарат слід застосовувати з обережністю при глаукомі, катаракті, остеопорозі. Є дуже рідкісні повідомлення про підвищення рівня глюкози в крові, тому хворим на цукровий діабет слід застосовувати препарат Серетид Мультидиск з обережністю.Вагітність та лактаціяФертильність Відсутні дані щодо впливу на фертильність у людини. У дослідженнях на тваринах не було виявлено впливу флутиказону пропіонату або салметеролу ксинафоату на фертильність самців чи самок. Вагітність Дані щодо застосування препарату у вагітних жінок обмежені. Застосування під час вагітності можливе лише у випадку, якщо потенційна користь для матері перевищує можливий ризик для плода. Відповідно до результатів ретроспективного дослідження, не виявлено підвищеного ризику виникнення серйозних вроджених вад розвитку (СВПР) після впливу флутиказону пропіонату протягом І триместру вагітності порівняно з іншими інгаляційними кортикостеродами. При проведенні досліджень репродуктивної токсичності у тварин з введенням кожного компонента препарату окремо, так і їх комбінації, було виявлено вплив на плід надлишкових системних концентрацій активного бета2-адреноміметика і кортикостероїдів. Великий досвід клінічного застосування препаратів даного класу свідчить, що з використанням терапевтичних доз описані ефекти є клінічно значущими. Період грудного вигодовування Концентрація салметеролу та флутиказону пропіонату в плазмі крові після вдихання препарату в терапевтичних дозах вкрай низька, тому їх концентрація у грудному молоці має бути такою ж низькою. Це підтверджується дослідженнями тварин, у молоці яких визначалися низькі концентрації препарату. Супутніх даних щодо грудного молока у жінок немає. Застосування препарату в період грудного вигодовування допустиме лише у випадку, якщо потенційна користь для матері перевищує можливий ризик для дитини. Рекомендується контролювати динаміку зростання дітей, які отримують тривалу терапію інгаляційним кортикостероїдом. Протипоказане застосування препарату дітям віком до 4 років.Побічна діяУсі небажані реакції, представлені нижче, характерні для діючих речовин - салметеролу та флутиказону пропіонату окремо. Профіль небажаних реакцій препарату Серетид Мультидиск не відрізняється від профілю небажаних реакцій його діючих речовин. Небажані реакції, представлені нижче, перераховані відповідно до ураження органів і систем органів і частотою народження. Частота народження визначається наступним чином: дуже часто (≥1/10), часто (≥1/100 і Дані клінічних досліджень Частота народження небажаних реакцій Інфекційні та паразитарні захворювання: часто – кандидоз ротової порожнини та глотки, пневмонія (у пацієнтів з ХОЗЛ); рідко – кандидоз стравоходу. З боку імунної системи: реакції гіперчутливості: нечасто – шкірні реакції гіперчутливості, задишка, рідко – анафілактичні реакції. З боку ендокринної системи: можливі системні ефекти: нечасто – катаракта, рідко – глаукома. З боку обміну речовин та харчування: нечасто – гіперглікемія; дуже рідко – гіпокаліємія. Порушення психіки: нечасто – тривожність, порушення сну; рідко – зміни у поведінці, в т.ч. гіперактивність та дратівливість (особливо у дітей). З боку нервової системи: дуже часто – головний біль; нечасто – тремор. З боку серця: нечасто – прискорене серцебиття, тахікардія, фібриляція передсердь; рідко - аритмія, включаючи шлуночкову екстрасистолію, надшлуночкову тахікардію та екстрасистолію. З боку дихальної системи, органів грудної клітки та середостіння: часто - захриплість голосу та/або дисфонія; нечасто – подразнення глотки. З боку шкіри та підшкірних тканин: нечасто – синці. З боку кістково-м'язової системи та сполучної тканини: часто – м'язові спазми, артралгія. Дані післяреєстраційних спостережень Частота народження небажаних реакцій З боку імунної системи: реакції гіперчутливості: рідко – ангіоневротичний набряк (головним чином набряк обличчя та ротоглотки), бронхоспазм. З боку ендокринної системи: можливі системні ефекти рідко – синдром Кушинга, кушінгоїдні симптоми, пригнічення функції надниркових залоз, затримка росту у дітей та підлітків, зниження мінеральної щільності кісткової тканини. З боку дихальної системи, органів грудної клітки та середостіння: рідко – парадоксальний бронхоспазм.Взаємодія з лікарськими засобамиЧерез небезпеку розвитку бронхоспазму слід уникати застосування селективних та неселективних бета-адреноблокаторів, за винятком тих випадків, коли вони вкрай необхідні пацієнтові. У звичайних ситуаціях інгаляції флутиказону пропіонату супроводжуються низькими концентраціями його в плазмі внаслідок інтенсивного метаболізму при "першому проходженні" та високого системного кліренсу під впливом ізоферменту CYP3A4 системи цитохрому Р450 у кишечнику та печінці. Завдяки цьому клінічно значуща взаємодія за участю флутиказону пропіонату є малоймовірною. Дослідження лікарської взаємодії показало, що ритонавір – високоактивний інгібітор ізоферменту CYP3A4 – може викликати різке підвищення концентрації флутиказону пропіонату в плазмі, внаслідок чого суттєво знижуються концентрації сироваткового кортизолу. У період післяреєстраційних спостережень були отримані повідомлення про клінічно значущі лікарські взаємодії у пацієнтів, які одночасно отримували флутиказону пропіонат (інтраназально або інгаляційно) та ритонавір. Ця взаємодія викликала такі побічні ефекти, як синдром Кушинга та пригнічення функції надниркових залоз. Зважаючи на сказане, слід уникати одночасного застосування флутиказону пропіонату та ритонавіру, крім тих випадків, коли потенційна користь для пацієнта перевищує ризик системних побічних ефектів кортикостероїдів. Дослідження показали, що інші інгібітори ізоферменту CYP3A4 викликають мізерно мале (еритроміцин) та незначне (кетоконазол) підвищення вмісту флутиказону пропіонату в плазмі, при якому практично не знижуються концентрації сироваткового кортизолу. Незважаючи на це, рекомендується бути обережним при одночасному застосуванні флутиказону пропіонату та сильних інгібіторів CYP3A4 (наприклад, кетоконазолу), оскільки при таких комбінаціях не виключається ймовірність підвищення концентрації флутиказону пропіонату в плазмі, що може потенційно збільшити системні ефекти. При дослідженні взаємодії лікарських препаратів було виявлено, що застосування супутньої системної терапії кетоконазолу значно підвищує концентрацію салметеролу в плазмі крові (збільшення Cmax в 1.4 рази і AUC в 15 разів). Це може призвести до подовження інтервалу QTc. Слід бути обережними при сумісному призначенні сильних інгібіторів CYP3A4 (наприклад, кетоконазолу) і салметеролу. Похідні ксантину, кортикостероїдів та діуретики підвищують ризик розвитку гіпокаліємії (особливо у пацієнтів із загостренням бронхіальної астми, при гіпоксії). Інгібітори МАО та трициклічні антидепресанти збільшують ризик розвитку побічних ефектів із боку серцево-судинної системи. Препарат Серетид Мультидиск сумісний з кромогліцієвою кислотою.Спосіб застосування та дозиПрепарат Серетид® Мультидиск призначений лише для інгаляцій. Пацієнт повинен бути поінформований про те, що для отримання оптимального ефекту препарат слід застосовувати регулярно, навіть за відсутності клінічних симптомів бронхіальної астми та ХОЗЛ. Лікар повинен регулярно оцінювати ефективність лікування пацієнта. Визначення тривалості курсу терапії та зміна дози препарату можливе лише за рекомендацією лікаря. Бронхіальна астма Дозу препарату Серетид Мультидиск слід знижувати до найнижчої дози, що забезпечує ефективний контроль симптомів. Якщо прийом препарату Серетид Мультидиск 2 рази на добу забезпечує контроль над симптомами, в рамках зниження дози до мінімально ефективної можливе зниження частоти прийому препарату до 1 разу на добу. Пацієнту слід призначати таку форму препарату Серетид Мультидиск, яка містить дозу флутиказону пропіонату, що відповідає тяжкості його захворювання. Якщо терапія інгаляційними глюкокортикостероїдами не забезпечує адекватний контроль над захворюванням, то їх заміна на препарат Серетид® Мультидиск у дозі, терапевтично еквівалентній дозі ГКС, що вводяться, може покращити контроль перебігу бронхіальної астми. У пацієнтів, у яких можна контролювати перебіг бронхіальної астми виключно за допомогою інгаляційних кортикостероїдів, їх заміна на препарат Серетид® Мультидиск може дозволити знизити дозу кортикостероїдів, необхідну для контролю перебігу астми. Рекомендовані дози Дорослі та діти 12 років і старші: одна інгаляція (50 мкг салметеролу та 100 мкг флутиказону пропіонату) 2 рази на добу, або одна інгаляція (50 мкг салметеролу та 250 мкг флутиказону пропіонату) 2 рази та 500 мкг флутиказону пропіонату) 2 рази/добу. Діти 4 років і старші: одна інгаляція (50 мкг салметеролу та 100 мкг флутиказону пропіонату) 2 рази на добу. На даний час немає даних про застосування препарату Серетид Мультидиск у дітей віком до 4 років. Хронічна обструктивна хвороба легень (ХОЗЛ) Для дорослих пацієнтів максимальна рекомендована доза становить 1 інгаляція (50 мкг салметеролу та 500 мкг флутиказону пропіонату) 2 рази на добу. Для цього препарату Серетид Мультидиск було продемонстровано зниження смертності від будь-яких причин. Особливі групи пацієнтів Немає необхідності знижувати дозу препарату Серетид Мультидиск у пацієнтів похилого віку, а також у пацієнтів з порушеннями функції нирок або печінки.ПередозуванняНе рекомендується призначення препарату у дозах, що перевищують зазначені в інструкції. Дуже важливо регулярно переглядати режим дозування пацієнта та знижувати дозу до найнижчої з рекомендованих доз, що забезпечує ефективний контроль симптомів. Симптоми Очікувані симптоми та ознаки передозування салметеролу типові для надмірної бета2-адренергічної стимуляції та включають тремор, головний біль, тахікардію, підвищення систолічного артеріального тиску та гіпокаліємію. Гостре передозування флутиказону пропіонатом при інгаляційному введенні може спровокувати тимчасове пригнічення гіпоталамо-гіпофізарно-надниркової системи. Зазвичай це вимагає прийняття якихось екстрених заходів, оскільки нормальна функція надниркових залоз відновлюється протягом кількох днів. При прийомі препарату в дозі вище рекомендованих протягом тривалого періоду часу можливе значне пригнічення функції кори надниркових залоз. Описані рідкісні випадки гострого адреналового кризу, які виникали переважно у дітей, які отримували дози препарату вище за рекомендовані протягом тривалого часу (кілька місяців або років). Гострий адреналовий криз проявляється гіпоглікемією, що супроводжується сплутаністю свідомості та/або судомами. До ситуацій, які можуть бути пусковими факторами гострого адреналового кризу, відносяться травма, хірургічне втручання, інфекція або будь-яке швидке зниження дози препарату Серетид® Мультидиск флутиказону пропіонату. Лікування Відсутнє специфічне лікування передозування салметеролу та флутиказону пропіонату. У разі передозування слід проводити підтримуючу терапію та спостерігати за станом пацієнта. При хронічному передозуванні рекомендується проводити контроль резервної функції кори надниркових залоз.Запобіжні заходи та особливі вказівкиПрепарат Серетид® Мультидиск не призначений для полегшення гострих симптомів, оскільки у таких випадках слід застосовувати швидко- та короткодіючий інгаляційний бронходилататор (наприклад, сальбутамол). Пацієнтів потрібно поінформувати про те, щоб вони завжди мали під рукою препарат для усунення гострих симптомів. Комбінація салметеролу і флутиказону пропіонату може використовуватися для початкової підтримуючої терапії у пацієнтів з персистуючою бронхіальною астмою (щоденне виникнення симптомів або щоденне використання засобів для усунення нападів) за наявності показань до призначення кортикостероїдів та приблизного їх дозування. Частіше застосування бронходилататорів короткої дії для полегшення симптомів свідчить про погіршення контролю захворювання, і в таких ситуаціях пацієнт повинен звертатися до лікаря. Раптове погіршення контролю бронхіальної астми, що посилюється, становить потенційну загрозу життю, і в таких ситуаціях пацієнт також повинен звертатися до лікаря. Лікар повинен розглянути можливість призначення вищої дози кортикостероїдів. Якщо доза препарату Серетид® Мультидиск не забезпечує адекватний контроль захворювання, то пацієнт також повинен звернутися до лікаря. Пацієнтам з астмою не можна різко припиняти лікування препаратом Серетид® Мультидиск через небезпеку розвитку загострення, дозу препарату слід поступово знижувати під контролем лікаря. У пацієнтів з ХОЗЛ відміна препарату може супроводжуватися симптомами декомпенсації та потребує спостереження лікаря. У клінічних дослідженнях отримано дані про збільшення частоти пневмонії у пацієнтів з ХОЗЛ, які одержують препарат Серетид Мультидиск. Лікарям слід пам'ятати про можливість розвитку пневмонії при ХОЗЛ, оскільки клінічна картина пневмонії та загострення ХОЗЛ часто схожі. Будь-який інгаляційний кортикостероїд може викликати системні ефекти, особливо при тривалому використанні у високих дозах; слід зазначити, однак, що ймовірність виникнення таких симптомів набагато нижча, ніж при лікуванні пероральними кортикостероїдами. Можливі системні ефекти включають синдром Кушинга, кушінгоїдні риси, пригнічення функції надниркових залоз, затримка росту у дітей та підлітків, зниження мінеральної щільності кісткової тканини, катаракту та глаукому. Тому при лікуванні бронхіальної астми важливо знижувати дозу до найнижчої дози, що забезпечує ефективний контроль симптомів. В екстрених та планових ситуаціях, здатних викликати стрес, завжди необхідно пам'ятати про можливість пригнічення надниркових залоз і бути готовим до застосування кортикостероїдів. При проведенні реанімаційних заходів чи хірургічних втручань потрібно визначення ступеня надниркової недостатності. Рекомендується регулярно вимірювати зростання дітей, які отримують тривалу терапію інгаляційним кортикостероїдом. Зважаючи на можливість пригнічення надниркових залоз, пацієнтів, переведених з пероральних кортикостероїдів на інгаляційну терапію флутиказону пропіонатом, слід лікувати з особливою обережністю та регулярно контролювати у них функцію кори надниркових залоз. При переведенні пацієнтів з прийому системних кортикостероїдів на інгаляційну терапію можуть виявлятися алергічні реакції (наприклад, алергічний риніт, екзема), які раніше пригнічувалися системними кортикостероїдами. У таких ситуаціях рекомендується проводити симптоматичне лікування антигістамінними препаратами та/або препаратами місцевої дії, в т.ч. ГКС для місцевого застосування. Після початку лікування інгаляційним флутиказоном пропіонатом системні глюкокортикоїди слід скасовувати поступово, і такі пацієнти повинні мати при собі спеціальну картку пацієнта, що містить вказівку про можливу потребу в додатковому введенні глюкокортикостероїдів у стресових ситуаціях. У хворих із загостренням бронхіальної астми, гіпоксією необхідно контролювати концентрацію іонів К+ у плазмі. Є дуже рідкісні повідомлення про підвищення рівня глюкози в крові і слід пам'ятати, призначаючи комбінацію салметеролу і флутиказону пропіонату хворим на цукровий діабет. У післяреєстраційний період були отримані повідомлення про клінічно значущу лікарську взаємодію між флутиказону пропіонатом і ритонавіром, що призводить до системних ефектів кортикостероїдів, включаючи синдром Кушинга та пригнічення функції надниркових залоз. Тому рекомендується уникати спільного застосування флутиказону пропіонату та ритонавіру, за винятком випадків, коли потенційна користь для пацієнта перевищує ризик, пов'язаний із системними ефектами кортикостероїдів. Дані клінічного дослідження безпеки салметеролу, що додається до терапії бронхіальної астми, порівняно з плацебо показали, що частота летальних наслідків, зумовлених бронхіальною астмою, була вищою в групі салметеролу. При прийомі салметеролу, порівняно з плацебо, ризик серйозних небажаних реакцій з боку дихальної системи або летального результату у пацієнтів афро-американського походження, імовірно, вищий, ніж у інших пацієнтів. Значення фармакогенетичних факторів чи інших причин невідоме. Вплив, супутнє застосування кортикостероїдів, у цьому дослідженні не вивчалося. Як і інші інгаляційні препарати, препарат Серетид® Мультидиск може викликати парадоксальний бронхоспазм, що виявляється наростанням задишки безпосередньо після застосування. У цьому випадку слід негайно застосувати короткодіючий інгаляційний бронходилататор, відмінити препарат Серетид Мультидиск і розпочати, за необхідності, альтернативну терапію. Є повідомлення про побічні явища, пов'язані з фармакологічною дією бета2-антагоністів, таких як тремор, суб'єктивне почуття серцебиття та головний біль. Однак дані явища носять короткочасний характер, і їхня вираженість зменшується при регулярній терапії. Вплив на здатність до керування автотранспортом та управління механізмами У клінічних дослідженнях не отримано даних щодо впливу препарату на здатність керувати транспортними засобами та іншими механізмами, проте слід враховувати побічні дії, які може спричинити препарат.Умови відпустки з аптекЗа рецептомВідео на цю тему
974,00 грн
585,00 грн
Склад, форма випуску та упаковкаПорошок для інгаляцій дозований – 1 доза*: Активні речовини: салметеролу ксинафоат мікронізований – 72.5 мкг, що відповідає вмісту салметеролу – 50 мкг; флутиказону пропіонат мікронізований** - 50/100/250 мкг; Допоміжні речовини: лактози моногідрат – до 12.5 мг. * Для компенсації виробничих втрат суміш усіх речовин може закладатися в блістер з надлишком у розмірі до 6%. ** зазначені кількості для флутиказону мікронізованого пропіонату мають на увазі активність 100% м/м (чистота). Дійсна кількість субстанції флутиказону мікронізованого пропіонату може коригуватися в залежності від чистоти партії субстанції. 28 або 60 доз - блістери алюмінієві (1) - пластмасові інгалятори з лічильником доз (1) - пачки картонні.Опис лікарської формиПорошок для інгаляції дозований білого або майже білого кольору.Фармакотерапевтична групаБронходилатируючий засіб (бета2-адреноміметик селективний+глюкокортикостероїд місцевий).ФармакокінетикаНемає даних, що свідчать, що при спільному інгаляційному введенні салметерол і флутиказону пропіонат впливають на фармакокінетику один одного, і тому фармакокінетичні характеристики кожного компонента препарату Серетид Мультидиск можна розглядати окремо. Дослідження, проведене за участю 15 здорових добровольців, які одночасно отримували салметерол (інгаляційне введення 50 мкг 2 рази/добу) та інгібітор ізоферменту CYP3A4 - кетоконазол (пероральний прийом 400 мг 1 раз/сут) протягом 7 днів, показало значне підвищення. плазмі крові (збільшення Cmax у 1.4 рази та AUC у 15 разів). Не відзначалося збільшення накопичення салметеролу прийому повторних доз. У трьох пацієнтів лікування було відмінено через подовження інтервалу QTc або прискореного серцебиття із синусовою тахікардією. В інших 12 пацієнтів одночасне застосування салметеролу та кетоконазолу не мало клінічно значущого ефекту на ЧСС, рівень калію в крові або тривалість інтервалу QTc. Всмоктування Салметерол діє місцево в легеневих тканинах, тому його вміст у плазмі не є показником терапевтичних ефектів. Дані про його фармакокінетику дуже обмежені через технічні проблеми: при інгаляції в терапевтичних дозах його Cmax у плазмі вкрай низька (близько 200 пг/мл і нижче). Після регулярних інгаляцій салметеролом у крові вдається виявити гідроксинафтоєву кислоту, Css якої складають близько 100 нг/мл. Ці концентрації в 1000 разів нижчі за Css, що спостерігалися в дослідженнях токсичності. Не спостерігалося несприятливого впливу при тривалому регулярному застосуванні препарату (протягом більше 12 місяців) у пацієнтів з обструкцією дихальних шляхів. Флутиказону пропіонат: абсолютна біодоступність інгаляційного флутиказону пропіонату у здорових людей варіює залежно від інгалятора, що використовується, при введенні комбінації салметеролу і флутиказону пропіонату за допомогою інгалятора "Мультидиск" вона становить 5.5%. У пацієнтів з бронхіальною астмою та ХОЗЛ спостерігаються нижчі концентрації флутиказону пропіонату у плазмі крові. Системна абсорбція відбувається переважно через легені. Спочатку вона швидше, але потім її швидкість сповільнюється. Частина інгаляційної дози може бути проковтнута, але ця частина робить мінімальний внесок із системну абсорбцію внаслідок низької розчинності флутиказону пропіонату у воді та через його пресистемний метаболізм; біодоступність із шлунково-кишкового тракту становить менше 1%. У міру збільшення інгаляційної дози спостерігається лінійне збільшення концентрації флутиказону пропіонату у плазмі. Розподіл Немає даних про розподіл салметеролу. Флутиказона пропіонат має великий Vd у рівноважному стані (близько 300 л) і має порівняно високий рівень зв'язування з білками плазми (91%). Метаболізм Результати дослідження in vitro показали, що салметерол екстенсивно метаболізується під дією ізоферменту CYP3A4 системи цитохрому Р450 до -гідроксисалметеролу шляхом аліфатичного окислення. При дослідженні з повторним дозуванням салметеролу та еритроміцину у здорових добровольців були відсутні клінічно значущі зміни фармакодинамічних ефектів при прийомі 500 мг еритроміцину 3 рази на добу. Проте дослідження взаємодії салметеролу та кетоконазолу показало значне збільшення концентрації салметеролу у плазмі крові. Флутиказону пропіонат швидко елімінується з крові, головним чином у результаті метаболізму під дією ізоферменту CYP3A4 системи цитохрому Р450 до неактивного карбоксильного метаболіту. Необхідно бути обережними при одночасному застосуванні відомих інгібіторів CYP3A4 та флутиказону пропіонату, оскільки в таких ситуаціях можливе підвищення вмісту останнього в плазмі. Виведення Немає даних щодо виведення салметеролу. Розподіл флутиказону пропіонату характеризується швидким кліренсом з плазми (1150 мл/хв) і кінцевим T1/2, рівним приблизно 8 год.ФармакодинамікаПрепарат Серетид Мультидиск - комбінований препарат, який містить салметерол і флутиказону пропіонат, що володіють різними механізмами дії. Салметерол запобігає виникненню симптомів бронхоспазму, флутиказону пропіонат покращує легеневу функцію та запобігає загостренню захворювання. Препарат Серетид® Мультидиск через зручніший режим дозування може бути альтернативою для пацієнтів, які одночасно отримують агоніст β2-адренорецепторів та інгаляційний глюкокортикоїд з різних інгаляторів. Салметерол - це селективний довготривалий (до 12 годин) агоніст β2-адренорецепторів, що має довгий бічний ланцюг, який зв'язується із зовнішнім доменом рецептора. Фармакологічні властивості салметеролу забезпечують більш ефективний захист від бронхоконстрикції, що індукується гістаміном, і більш тривалу бронходилатацію (тривалістю не менше 12 годин), ніж агоністи β2-адренорецепторів короткої дії. In vitro дослідження показали, що салметерол є потужним інгібітором вивільнення з легких людини медіаторів опасистих клітин, таких як гістамін, лейкотрієни та простагландин D2, і має тривалий період дії. Салметерол пригнічує ранню та пізню фази відповіді на інгаляційні алергени. Інгібування пізньої фази відповіді зберігається протягом більше 30 годин після прийому разової дози, тоді як бронходилатируючий ефект вже відсутній. Одноразове введення салметеролу послаблює гіперреактивність бронхіального дерева. Це свідчить про те, що салметерол крім бронхорозширювальної активності має додаткову дію, не пов'язану з розширенням бронхів, клінічна значущість якого остаточно не встановлена. Цей механізм дії відрізняється від протизапального ефекту кортикостероїдів. Флутиказону пропіонат відноситься до групи кортикостероїдів для місцевого застосування і при інгаляційному введенні в рекомендованих дозах виявляє виражену протизапальну та протиалергічну дію в легенях, що призводить до зменшення клінічної симптоматики, зниження частоти загострень бронхіальної астми. Флутиказону пропіонат не викликає небажаних явищ, що спостерігаються при системному прийомі кортикостероїдів. При тривалому застосуванні інгаляційного флутиказону пропіонату добова секреція гормонів кори надниркових залоз залишається в межах норми як у дорослих, так і у дітей навіть при використанні максимальних доз, що рекомендуються. Після переведення пацієнтів, які отримують інші інгаляційні кортикостероїди, на прийом флутиказону пропіонату добова секреція гормонів кори надниркових залоз поступово покращується, незважаючи на попереднє та поточне періодичне використання пероральних стероїдів. Це вказує на відновлення функції надниркових залоз на фоні інгаляційного застосування флутиказону пропіонату. При тривалому застосуванні флутиказону пропіонату резервна функція кори надниркових залоз також залишається в межах норми, про що свідчить нормальне збільшення вироблення кортизолу у відповідь на відповідну стимуляцію (необхідно враховувати,що залишкове зниження адреналового резерву, викликаного попередньою терапією, може зберігатися протягом тривалого часу).ІнструкціяКоли Ви виймаєте Серетид® Мультидиск із коробки, він знаходиться у закритому положенні. Препарат Серетид Мультидиск містить 28 або 60 доз у формі порошку. Кожна доза виміряна та захищена гігієнічно. Не потрібне ні підтримання рівня дози, ні її додаткове заповнення. Інгалятор має індикатор, який після проведеної інгаляції показує кількість доз, що залишилися. Числа йдуть у спадному порядку від 60 до 0 або від 28 до 0. Числа від 5 до 0 мають червоний колір, попереджаючи, що в інгаляторі залишилося лише кілька доз. Поява у вікні цифри 0 означає, що інгалятор порожній та непридатний для подальшого використання. Для інгаляції виконайте п'ять послідовних дій: Відкрийте інгалятор; Натисніть на важіль; Вдихніть дозу препарату; Закрийте інгалятор; Прополощіть рот. Як працює інгалятор При повороті важеля інгалятора відкривається невеликий отвір у мундштуку, одна доза готова до інгаляції. При закритті інгалятора важіль автоматично повертається в початкове положення, залишаючись таким чином готовим для прийому наступної необхідної дози. Упаковка захищає інгалятор, коли він не використовується. Відкрийте інгалятор. Тримайте корпус однією рукою, помістивши великий палець іншої руки у спеціальне заглиблення. Щоб відкрити інгалятор, натискайте великим пальцем до упору, поки не почуєте клацання. Натисніть на важіль. Тримайте інгалятор мундштуком до обличчя. Інгалятор можна тримати правою чи лівою рукою. Натисніть на важіль у напрямку від себе до упору, доки не почуєте клацання. Тепер інгалятор готовий до роботи. Коли Ви натискаєте на важіль, розкривається черговий осередок із порошком для інгаляції. При цьому кількість доз, що залишилися, зменшується, що вказується в вікні індикатора. Натискайте на важіль тільки перед інгаляцією, інакше це призведе до марної витрати препарату. Вдихніть дозу препарату. Перед інгаляцією препарату уважно прочитайте цей розділ. Тримайте інгалятор на деякій відстані від рота і зробіть глибокий видих без зусилля. Пам'ятайте: ніколи не можна робити видих в інгалятор! Щільно обхопіть мундштук губами. Зробіть рівномірний та глибокий вдих через рот (не через ніс). Вийміть інгалятор із рота. Затримайте подих приблизно на 10 секунд або довше, наскільки зможете. Зробіть повільний видих. Закрийте інгалятор. Для того, щоб закрити інгалятор, помістіть великий палець у спеціальне поглиблення і натискайте в напрямку до себе, доки не почуєте клацання. Важіль автоматично повертається у вихідне положення. Інгалятор знову готовий до застосування. Прополощіть рот. Після застосування інгалятора прополощіть рот водою і виплюньте її. Пам'ятайте: зберігайте сухий інгалятор. Тримайте його закритим, коли не використовуєте. Ніколи не можна робити видиху в інгалятор. Повертайте важіль тільки тоді, коли Ви готові до прийому дози. Не перевищуйте призначеної дози. Тримайте інгалятор у недоступному для дітей місці.Показання до застосуванняПрепарат призначений для регулярного лікування бронхіальної астми, якщо показана комбінована терапія бета2-адреноміметиком тривалої дії та інгаляційним кортикостероїдом: пацієнтам з недостатнім контролем захворювання на фоні постійної монотерапії інгаляційними кортикостероїдами при періодичному використанні бета2-адреноміметику короткої дії; пацієнтам з адекватним контролем захворювання на фоні терапії інгаляційним кортикостероїдом та бета2-адреноміметиком тривалої дії; як стартова підтримуюча терапія у пацієнтів з персистуючою бронхіальною астмою за наявності показань до призначення кортикостероїдів для досягнення контролю над захворюванням. Препарат призначений для підтримуючої терапії у пацієнтів при ХОЗЛ зі значенням ОФВ1Протипоказання до застосування- підвищена чутливість до компонентів препарату; дитячий вік до 4 років. З обережністю Як і всі інші інгаляційні препарати, що містять кортикостероїди, препарат Серетид Мультидиск слід застосовувати з обережністю у пацієнтів з гострим або латентним туберкульозом легень. Препарат Серетид Мультидиск слід призначати з обережністю при тиреотоксикозі. Препарат Серетид Мультидиск слід застосовувати з обережністю при грибкових, вірусних або бактеріальних інфекціях органів дихання. При прийомі будь-яких препаратів групи симпатоміметиків, особливо при перевищенні терапевтичних доз, можливий розвиток серцево-судинних явищ, як збільшення систолічного АТ і ЧСС. З цієї причини препарат Серетид Мультидиск слід з обережністю призначати пацієнтам із серцево-судинними захворюваннями, в т.ч. аритміями, такими як суправентрикулярна тахікардія та екстрасистолія, шлуночкова екстрасистолія, фібриляція передсердь. Усі симпатоміметичні препарати у дозуваннях, що перевищують терапевтичні, можуть спричинити транзиторне зниження рівня калію у сироватці крові. Тому препарат Серетид Мультидиск слід обережно призначати пацієнтам з гіпокаліємією. Препарат Серетид Мультидиск слід застосовувати з обережністю в осіб з алергічною реакцією на лактозу та молочний білок в анамнезі, т.к. залишкові кількості білка можуть входити до складу лактози. Будь-який інгаляційний кортикостероїд може викликати системні ефекти, особливо при тривалому використанні у високих дозах. Тому препарат слід застосовувати з обережністю при глаукомі, катаракті, остеопорозі. Є дуже рідкісні повідомлення про підвищення рівня глюкози в крові, тому хворим на цукровий діабет слід застосовувати препарат Серетид Мультидиск з обережністю.Вагітність та лактаціяФертильність Відсутні дані щодо впливу на фертильність у людини. У дослідженнях на тваринах не було виявлено впливу флутиказону пропіонату або салметеролу ксинафоату на фертильність самців чи самок. Вагітність Дані щодо застосування препарату у вагітних жінок обмежені. Застосування під час вагітності можливе лише у випадку, якщо потенційна користь для матері перевищує можливий ризик для плода. Відповідно до результатів ретроспективного дослідження, не виявлено підвищеного ризику виникнення серйозних вроджених вад розвитку (СВПР) після впливу флутиказону пропіонату протягом І триместру вагітності порівняно з іншими інгаляційними кортикостеродами. При проведенні досліджень репродуктивної токсичності у тварин з введенням кожного компонента препарату окремо, так і їх комбінації, було виявлено вплив на плід надлишкових системних концентрацій активного бета2-адреноміметика і кортикостероїдів. Великий досвід клінічного застосування препаратів даного класу свідчить, що з використанням терапевтичних доз описані ефекти є клінічно значущими. Період грудного вигодовування Концентрація салметеролу та флутиказону пропіонату в плазмі крові після вдихання препарату в терапевтичних дозах вкрай низька, тому їх концентрація у грудному молоці має бути такою ж низькою. Це підтверджується дослідженнями тварин, у молоці яких визначалися низькі концентрації препарату. Супутніх даних щодо грудного молока у жінок немає. Застосування препарату в період грудного вигодовування допустиме лише у випадку, якщо потенційна користь для матері перевищує можливий ризик для дитини. Рекомендується контролювати динаміку зростання дітей, які отримують тривалу терапію інгаляційним кортикостероїдом. Протипоказане застосування препарату дітям віком до 4 років.Побічна діяУсі небажані реакції, представлені нижче, характерні для діючих речовин - салметеролу та флутиказону пропіонату окремо. Профіль небажаних реакцій препарату Серетид Мультидиск не відрізняється від профілю небажаних реакцій його діючих речовин. Небажані реакції, представлені нижче, перераховані відповідно до ураження органів і систем органів і частотою народження. Частота народження визначається наступним чином: дуже часто (≥1/10), часто (≥1/100 і Дані клінічних досліджень Частота народження небажаних реакцій Інфекційні та паразитарні захворювання: часто – кандидоз ротової порожнини та глотки, пневмонія (у пацієнтів з ХОЗЛ); рідко – кандидоз стравоходу. З боку імунної системи: реакції гіперчутливості: нечасто – шкірні реакції гіперчутливості, задишка, рідко – анафілактичні реакції. З боку ендокринної системи: можливі системні ефекти: нечасто – катаракта, рідко – глаукома. З боку обміну речовин та харчування: нечасто – гіперглікемія; дуже рідко – гіпокаліємія. Порушення психіки: нечасто – тривожність, порушення сну; рідко – зміни у поведінці, в т.ч. гіперактивність та дратівливість (особливо у дітей). З боку нервової системи: дуже часто – головний біль; нечасто – тремор. З боку серця: нечасто – прискорене серцебиття, тахікардія, фібриляція передсердь; рідко - аритмія, включаючи шлуночкову екстрасистолію, надшлуночкову тахікардію та екстрасистолію. З боку дихальної системи, органів грудної клітки та середостіння: часто - захриплість голосу та/або дисфонія; нечасто – подразнення глотки. З боку шкіри та підшкірних тканин: нечасто – синці. З боку кістково-м'язової системи та сполучної тканини: часто – м'язові спазми, артралгія. Дані післяреєстраційних спостережень Частота народження небажаних реакцій З боку імунної системи: реакції гіперчутливості: рідко – ангіоневротичний набряк (головним чином набряк обличчя та ротоглотки), бронхоспазм. З боку ендокринної системи: можливі системні ефекти рідко – синдром Кушинга, кушінгоїдні симптоми, пригнічення функції надниркових залоз, затримка росту у дітей та підлітків, зниження мінеральної щільності кісткової тканини. З боку дихальної системи, органів грудної клітки та середостіння: рідко – парадоксальний бронхоспазм.Взаємодія з лікарськими засобамиЧерез небезпеку розвитку бронхоспазму слід уникати застосування селективних та неселективних бета-адреноблокаторів, за винятком тих випадків, коли вони вкрай необхідні пацієнтові. У звичайних ситуаціях інгаляції флутиказону пропіонату супроводжуються низькими концентраціями його в плазмі внаслідок інтенсивного метаболізму при "першому проходженні" та високого системного кліренсу під впливом ізоферменту CYP3A4 системи цитохрому Р450 у кишечнику та печінці. Завдяки цьому клінічно значуща взаємодія за участю флутиказону пропіонату є малоймовірною. Дослідження лікарської взаємодії показало, що ритонавір – високоактивний інгібітор ізоферменту CYP3A4 – може викликати різке підвищення концентрації флутиказону пропіонату в плазмі, внаслідок чого суттєво знижуються концентрації сироваткового кортизолу. У період післяреєстраційних спостережень були отримані повідомлення про клінічно значущі лікарські взаємодії у пацієнтів, які одночасно отримували флутиказону пропіонат (інтраназально або інгаляційно) та ритонавір. Ця взаємодія викликала такі побічні ефекти, як синдром Кушинга та пригнічення функції надниркових залоз. Зважаючи на сказане, слід уникати одночасного застосування флутиказону пропіонату та ритонавіру, крім тих випадків, коли потенційна користь для пацієнта перевищує ризик системних побічних ефектів кортикостероїдів. Дослідження показали, що інші інгібітори ізоферменту CYP3A4 викликають мізерно мале (еритроміцин) та незначне (кетоконазол) підвищення вмісту флутиказону пропіонату в плазмі, при якому практично не знижуються концентрації сироваткового кортизолу. Незважаючи на це, рекомендується бути обережним при одночасному застосуванні флутиказону пропіонату та сильних інгібіторів CYP3A4 (наприклад, кетоконазолу), оскільки при таких комбінаціях не виключається ймовірність підвищення концентрації флутиказону пропіонату в плазмі, що може потенційно збільшити системні ефекти. При дослідженні взаємодії лікарських препаратів було виявлено, що застосування супутньої системної терапії кетоконазолу значно підвищує концентрацію салметеролу в плазмі крові (збільшення Cmax в 1.4 рази і AUC в 15 разів). Це може призвести до подовження інтервалу QTc. Слід бути обережними при сумісному призначенні сильних інгібіторів CYP3A4 (наприклад, кетоконазолу) і салметеролу. Похідні ксантину, кортикостероїдів та діуретики підвищують ризик розвитку гіпокаліємії (особливо у пацієнтів із загостренням бронхіальної астми, при гіпоксії). Інгібітори МАО та трициклічні антидепресанти збільшують ризик розвитку побічних ефектів із боку серцево-судинної системи. Препарат Серетид Мультидиск сумісний з кромогліцієвою кислотою.Спосіб застосування та дозиПрепарат Серетид® Мультидиск призначений лише для інгаляцій. Пацієнт повинен бути поінформований про те, що для отримання оптимального ефекту препарат слід застосовувати регулярно, навіть за відсутності клінічних симптомів бронхіальної астми та ХОЗЛ. Лікар повинен регулярно оцінювати ефективність лікування пацієнта. Визначення тривалості курсу терапії та зміна дози препарату можливе лише за рекомендацією лікаря. Бронхіальна астма Дозу препарату Серетид Мультидиск слід знижувати до найнижчої дози, що забезпечує ефективний контроль симптомів. Якщо прийом препарату Серетид Мультидиск 2 рази на добу забезпечує контроль над симптомами, в рамках зниження дози до мінімально ефективної можливе зниження частоти прийому препарату до 1 разу на добу. Пацієнту слід призначати таку форму препарату Серетид Мультидиск, яка містить дозу флутиказону пропіонату, що відповідає тяжкості його захворювання. Якщо терапія інгаляційними глюкокортикостероїдами не забезпечує адекватний контроль над захворюванням, то їх заміна на препарат Серетид® Мультидиск у дозі, терапевтично еквівалентній дозі ГКС, що вводяться, може покращити контроль перебігу бронхіальної астми. У пацієнтів, у яких можна контролювати перебіг бронхіальної астми виключно за допомогою інгаляційних кортикостероїдів, їх заміна на препарат Серетид® Мультидиск може дозволити знизити дозу кортикостероїдів, необхідну для контролю перебігу астми. Рекомендовані дози Дорослі та діти 12 років і старші: одна інгаляція (50 мкг салметеролу та 100 мкг флутиказону пропіонату) 2 рази на добу, або одна інгаляція (50 мкг салметеролу та 250 мкг флутиказону пропіонату) 2 рази та 500 мкг флутиказону пропіонату) 2 рази/добу. Діти 4 років і старші: одна інгаляція (50 мкг салметеролу та 100 мкг флутиказону пропіонату) 2 рази на добу. На даний час немає даних про застосування препарату Серетид Мультидиск у дітей віком до 4 років. Хронічна обструктивна хвороба легень (ХОЗЛ) Для дорослих пацієнтів максимальна рекомендована доза становить 1 інгаляція (50 мкг салметеролу та 500 мкг флутиказону пропіонату) 2 рази на добу. Для цього препарату Серетид Мультидиск було продемонстровано зниження смертності від будь-яких причин. Особливі групи пацієнтів Немає необхідності знижувати дозу препарату Серетид Мультидиск у пацієнтів похилого віку, а також у пацієнтів з порушеннями функції нирок або печінки.ПередозуванняНе рекомендується призначення препарату у дозах, що перевищують зазначені в інструкції. Дуже важливо регулярно переглядати режим дозування пацієнта та знижувати дозу до найнижчої з рекомендованих доз, що забезпечує ефективний контроль симптомів. Симптоми Очікувані симптоми та ознаки передозування салметеролу типові для надмірної бета2-адренергічної стимуляції та включають тремор, головний біль, тахікардію, підвищення систолічного артеріального тиску та гіпокаліємію. Гостре передозування флутиказону пропіонатом при інгаляційному введенні може спровокувати тимчасове пригнічення гіпоталамо-гіпофізарно-надниркової системи. Зазвичай це вимагає прийняття якихось екстрених заходів, оскільки нормальна функція надниркових залоз відновлюється протягом кількох днів. При прийомі препарату в дозі вище рекомендованих протягом тривалого періоду часу можливе значне пригнічення функції кори надниркових залоз. Описані рідкісні випадки гострого адреналового кризу, які виникали переважно у дітей, які отримували дози препарату вище за рекомендовані протягом тривалого часу (кілька місяців або років). Гострий адреналовий криз проявляється гіпоглікемією, що супроводжується сплутаністю свідомості та/або судомами. До ситуацій, які можуть бути пусковими факторами гострого адреналового кризу, відносяться травма, хірургічне втручання, інфекція або будь-яке швидке зниження дози препарату Серетид® Мультидиск флутиказону пропіонату. Лікування Відсутнє специфічне лікування передозування салметеролу та флутиказону пропіонату. У разі передозування слід проводити підтримуючу терапію та спостерігати за станом пацієнта. При хронічному передозуванні рекомендується проводити контроль резервної функції кори надниркових залоз.Запобіжні заходи та особливі вказівкиПрепарат Серетид® Мультидиск не призначений для полегшення гострих симптомів, оскільки у таких випадках слід застосовувати швидко- та короткодіючий інгаляційний бронходилататор (наприклад, сальбутамол). Пацієнтів потрібно поінформувати про те, щоб вони завжди мали під рукою препарат для усунення гострих симптомів. Комбінація салметеролу і флутиказону пропіонату може використовуватися для початкової підтримуючої терапії у пацієнтів з персистуючою бронхіальною астмою (щоденне виникнення симптомів або щоденне використання засобів для усунення нападів) за наявності показань до призначення кортикостероїдів та приблизного їх дозування. Частіше застосування бронходилататорів короткої дії для полегшення симптомів свідчить про погіршення контролю захворювання, і в таких ситуаціях пацієнт повинен звертатися до лікаря. Раптове погіршення контролю бронхіальної астми, що посилюється, становить потенційну загрозу життю, і в таких ситуаціях пацієнт також повинен звертатися до лікаря. Лікар повинен розглянути можливість призначення вищої дози кортикостероїдів. Якщо доза препарату Серетид® Мультидиск не забезпечує адекватний контроль захворювання, то пацієнт також повинен звернутися до лікаря. Пацієнтам з астмою не можна різко припиняти лікування препаратом Серетид® Мультидиск через небезпеку розвитку загострення, дозу препарату слід поступово знижувати під контролем лікаря. У пацієнтів з ХОЗЛ відміна препарату може супроводжуватися симптомами декомпенсації та потребує спостереження лікаря. У клінічних дослідженнях отримано дані про збільшення частоти пневмонії у пацієнтів з ХОЗЛ, які одержують препарат Серетид Мультидиск. Лікарям слід пам'ятати про можливість розвитку пневмонії при ХОЗЛ, оскільки клінічна картина пневмонії та загострення ХОЗЛ часто схожі. Будь-який інгаляційний кортикостероїд може викликати системні ефекти, особливо при тривалому використанні у високих дозах; слід зазначити, однак, що ймовірність виникнення таких симптомів набагато нижча, ніж при лікуванні пероральними кортикостероїдами. Можливі системні ефекти включають синдром Кушинга, кушінгоїдні риси, пригнічення функції надниркових залоз, затримка росту у дітей та підлітків, зниження мінеральної щільності кісткової тканини, катаракту та глаукому. Тому при лікуванні бронхіальної астми важливо знижувати дозу до найнижчої дози, що забезпечує ефективний контроль симптомів. В екстрених та планових ситуаціях, здатних викликати стрес, завжди необхідно пам'ятати про можливість пригнічення надниркових залоз і бути готовим до застосування кортикостероїдів. При проведенні реанімаційних заходів чи хірургічних втручань потрібно визначення ступеня надниркової недостатності. Рекомендується регулярно вимірювати зростання дітей, які отримують тривалу терапію інгаляційним кортикостероїдом. Зважаючи на можливість пригнічення надниркових залоз, пацієнтів, переведених з пероральних кортикостероїдів на інгаляційну терапію флутиказону пропіонатом, слід лікувати з особливою обережністю та регулярно контролювати у них функцію кори надниркових залоз. При переведенні пацієнтів з прийому системних кортикостероїдів на інгаляційну терапію можуть виявлятися алергічні реакції (наприклад, алергічний риніт, екзема), які раніше пригнічувалися системними кортикостероїдами. У таких ситуаціях рекомендується проводити симптоматичне лікування антигістамінними препаратами та/або препаратами місцевої дії, в т.ч. ГКС для місцевого застосування. Після початку лікування інгаляційним флутиказоном пропіонатом системні глюкокортикоїди слід скасовувати поступово, і такі пацієнти повинні мати при собі спеціальну картку пацієнта, що містить вказівку про можливу потребу в додатковому введенні глюкокортикостероїдів у стресових ситуаціях. У хворих із загостренням бронхіальної астми, гіпоксією необхідно контролювати концентрацію іонів К+ у плазмі. Є дуже рідкісні повідомлення про підвищення рівня глюкози в крові і слід пам'ятати, призначаючи комбінацію салметеролу і флутиказону пропіонату хворим на цукровий діабет. У післяреєстраційний період були отримані повідомлення про клінічно значущу лікарську взаємодію між флутиказону пропіонатом і ритонавіром, що призводить до системних ефектів кортикостероїдів, включаючи синдром Кушинга та пригнічення функції надниркових залоз. Тому рекомендується уникати спільного застосування флутиказону пропіонату та ритонавіру, за винятком випадків, коли потенційна користь для пацієнта перевищує ризик, пов'язаний із системними ефектами кортикостероїдів. Дані клінічного дослідження безпеки салметеролу, що додається до терапії бронхіальної астми, порівняно з плацебо показали, що частота летальних наслідків, зумовлених бронхіальною астмою, була вищою в групі салметеролу. При прийомі салметеролу, порівняно з плацебо, ризик серйозних небажаних реакцій з боку дихальної системи або летального результату у пацієнтів афро-американського походження, імовірно, вищий, ніж у інших пацієнтів. Значення фармакогенетичних факторів чи інших причин невідоме. Вплив, супутнє застосування кортикостероїдів, у цьому дослідженні не вивчалося. Як і інші інгаляційні препарати, препарат Серетид® Мультидиск може викликати парадоксальний бронхоспазм, що виявляється наростанням задишки безпосередньо після застосування. У цьому випадку слід негайно застосувати короткодіючий інгаляційний бронходилататор, відмінити препарат Серетид Мультидиск і розпочати, за необхідності, альтернативну терапію. Є повідомлення про побічні явища, пов'язані з фармакологічною дією бета2-антагоністів, таких як тремор, суб'єктивне почуття серцебиття та головний біль. Однак дані явища носять короткочасний характер, і їхня вираженість зменшується при регулярній терапії. Вплив на здатність до керування автотранспортом та управління механізмами У клінічних дослідженнях не отримано даних щодо впливу препарату на здатність керувати транспортними засобами та іншими механізмами, проте слід враховувати побічні дії, які може спричинити препарат.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаНа 100 мл: Активна речовина: бутамірат цитрат 1.5 мг. допоміжні речовини: сорбітол розчин 70% м/м - 40.5% м/об., гліцерол - 29% м/об., натрію сахаринат - 0.06% м/об., бензойна кислота - 1.115% м/об., ванілін - 0.06 % м/об., етанол 96% об/об. - 0.25% м/об., гідроксид натрію 30% м/м - 0.031% м/об., вода - до 100 мл.Опис лікарської формиСироп (ванільний) у вигляді безбарвної прозорої рідини із запахом ванілі.ХарактеристикаПротикашльовий засіб центральної діїФармакотерапевтична групаПротикашльовий препарат центральної дії, що не відноситься до алкалоїдів опію ні хімічно, ні фармакологічно. Не формує залежності чи звикання. Пригнічує кашель, маючи прямий вплив на кашльовий центр. Чинить бронходилатируючу дію. Сприяє полегшенню дихання, покращуючи показники спірометрії (знижує опір дихальних шляхів) та оксигенації крові.ФармакокінетикаВсмоктування На підставі наявних даних, передбачається, що ефір бутамірату швидко і повністю всмоктується і гідролізується в плазмі, перетворюючись на 2-фенілмасляну кислоту і діетіламіноетоксіетанол. Вплив їжі на всмоктування не вивчений. Зміна концентрації 2-фепілмасляної кислоти та діетиламіноетоксіетанолу відбувається пропорційно величині прийнятої дози в діапазоні 22.5-90 мг. Бутамірат швидко і повністю всмоктується при внутрішньому прийомі, вимірювані концентрації виявляються в крові через 5-10 хв після прийому в дозах 22.5 мг, 45 мг, 67.5 мг і 90 мг. Cmax у плазмі досягається протягом 1 години при прийомі у всіх 4 дозах, середній показник становить 16,1 нг/мл при прийомі внутрішньо у дозі 90 мг. Середні концентрації у плазмі 2-фенілмасляної кислоти досягаються протягом 1.5 год; Cmax спостерігалася за дози 90 мг (3052 нг/мл); середні концентрації в плазмі дитгіламіноетоксіетанолу досягаються протягом 0.67 год; Сmax спостерігається після прийому дози 90 мг (160 нг/мл). Розподіл Бутамірат має великий Vd у діапазоні 81-112 л (з поправкою на масу тіла в кг), а також високий рівень зв'язування з білками плазми. 2-фенілмасляна кислота має високий рівень зв'язування з білками плазми при всіх дозах (22.5-90 мг) і становить у середньому 89.3-91.6%. Також виявляється здатність діетиламіноетоксіетанолу до зв'язування з білками плазми, середні показники варіюють в межах 28.8-45.7%. Невідомо, чи проникає бутамірат через плацентарний бар'єр, чи виділяється із грудним молоком. Метаболізм Гідроліз бутамірату, в результаті якого утворюються 2-фенілмасляна кислота і діетиламіноетоксіетанол, що мають протикашльову дію, відбувається дуже швидко. 2-фенілмасляна кислота піддається подальшому частковому метаболізму шляхом гідроксилювання в пара-положенні. Виведення Виведення трьох метаболітів відбувається переважно нирками; після кон'югації в печінці метаболіти з кислою реакцією значною мірою пов'язуються з глюкуроновою кислотою. Кон'югати 2-фенілмасляної кислоти визначаються в сечі у значно більш високих концентраціях, ніж у плазмі крові. Бутамірат виявляється в сечі протягом 48 год, на частку бутамірату, що виділяється з сечею протягом 96-годинного періоду відбору проб, припадає близько 0.02, 0.02, 0.03 і 0.03% від прийнятих доз 22.5 мг, 45 мг, 67 мг. . У відсотковому відношенні бутамірат екскретується з сечею у більшій кількості та вигляді діетиламіноетоксіетанолу, ніж бутамірату у незміненому вигляді або некон'югованої 2-фенілмасляної кислоти. Вимірюваний T1/2 2-фенілмасляної кислоти, бутамірату і діетиламіноетоксиетанолу становить 23.26-24.42, 1.48-1.93 та 2.72-2.90 год відповідно.ІнструкціяВсередину перед їдою. Сироп (відміряють мірним ковпачком): дітям від 3 до 6 років - по 5 мл 3 рази на добу, 6-12 років - по 10 мл 3 рази на добу, 12 років і старше - по 15 мл 3 рази на добу; дорослим – по 15 мл 4 рази на добу. Використовуйте мірний ковпачок (додається). Мірний ковпачок слід мити та сушити після кожного використання. Якщо кашель зберігається більше 7 днів, слід звернутися до лікаря.Показання до застосуванняСимптоматичне лікування сухого кашлю різної етіології: придушення кашлю у перед- та післяопераційному періоді, під час проведення хірургічних втручань, бронхоскопії, при кашлюку.Протипоказання до застосування- підвищена чутливість до компонентів препарату; дитячий вік до 2 місяців (для крапель); дитячий вік до 3 років (для сиропу); І триместр вагітності; період лактації; непереносимість фруктози (препарат містить сорбітол);Вагітність та лактаціяКонтрольованих клінічних досліджень вагітних жінок не проводилося. У зв'язку з цим Синекод® не слід застосовувати у І триместрі вагітності. У II та III триместрах застосування Синекоду можливе з урахуванням користі для матері та потенційного ризику для плода. Враховуючи відсутність даних щодо виділення бутамірату з грудним молоком, призначення препарату в період лактації не рекомендується. У дослідженнях, проведених на тваринах, не зазначено небажаного на плід.Побічна діяВизначення частоти побічних ефектів: дуже часто (≥1/10), часто (≥1/100 та З боку нервової системи: рідко – сонливість. З боку травної системи: рідко – нудота, діарея. Алергічні реакції: рідко – кропив'янка, можливі інші прояви.Взаємодія з лікарськими засобамиЛікарська взаємодія бутамірату не описана. У зв'язку з тим, що бутамірат пригнічує кашльовий ефект, слід уникати одночасного застосування відхаркувальних засобів, щоб уникнути скупчення мокротиння в дихальних шляхах з ризиком розвитку бронхоспазму та інфекції дихальних шляхів.ПередозуванняСимптоми: сонливість, нудота, блювання, діарея, запаморочення, зниження артеріального тиску. Лікування: промивання шлунка, прийом активованого вугілля, підтримка життєво важливих функцій організму. Специфічного антидоту немає.Запобіжні заходи та особливі вказівкиII та III триместри вагітності. У зв'язку з наявністю у складі препарату етилового спирту з обережністю застосовувати у пацієнтів зі схильністю до розвитку лікарської залежності, із захворюваннями печінки, алкоголізмом, епілепсією, захворюваннями головного мозку, у вагітних (ІІ та ІІІ триместри) та дітей.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаНа 100 мл: Активна речовина: бутамірат цитрат 1.5 мг. допоміжні речовини: сорбітол розчин 70% м/м - 40.5% м/об., гліцерол - 29% м/об., натрію сахаринат - 0.06% м/об., бензойна кислота - 1.115% м/об., ванілін - 0.06 % м/об., етанол 96% об/об. - 0.25% м/об., гідроксид натрію 30% м/м - 0.031% м/об., вода - до 100 мл.Опис лікарської формиСироп (ванільний) у вигляді безбарвної прозорої рідини із запахом ванілі.ХарактеристикаПротикашльовий засіб центральної діїФармакотерапевтична групаПротикашльовий препарат центральної дії, що не відноситься до алкалоїдів опію ні хімічно, ні фармакологічно. Не формує залежності чи звикання. Пригнічує кашель, маючи прямий вплив на кашльовий центр. Чинить бронходилатируючу дію. Сприяє полегшенню дихання, покращуючи показники спірометрії (знижує опір дихальних шляхів) та оксигенації крові.ФармакокінетикаВсмоктування На підставі наявних даних, передбачається, що ефір бутамірату швидко і повністю всмоктується і гідролізується в плазмі, перетворюючись на 2-фенілмасляну кислоту і діетіламіноетоксіетанол. Вплив їжі на всмоктування не вивчений. Зміна концентрації 2-фепілмасляної кислоти та діетиламіноетоксіетанолу відбувається пропорційно величині прийнятої дози в діапазоні 22.5-90 мг. Бутамірат швидко і повністю всмоктується при внутрішньому прийомі, вимірювані концентрації виявляються в крові через 5-10 хв після прийому в дозах 22.5 мг, 45 мг, 67.5 мг і 90 мг. Cmax у плазмі досягається протягом 1 години при прийомі у всіх 4 дозах, середній показник становить 16,1 нг/мл при прийомі внутрішньо у дозі 90 мг. Середні концентрації у плазмі 2-фенілмасляної кислоти досягаються протягом 1.5 год; Cmax спостерігалася за дози 90 мг (3052 нг/мл); середні концентрації в плазмі дитгіламіноетоксіетанолу досягаються протягом 0.67 год; Сmax спостерігається після прийому дози 90 мг (160 нг/мл). Розподіл Бутамірат має великий Vd у діапазоні 81-112 л (з поправкою на масу тіла в кг), а також високий рівень зв'язування з білками плазми. 2-фенілмасляна кислота має високий рівень зв'язування з білками плазми при всіх дозах (22.5-90 мг) і становить у середньому 89.3-91.6%. Також виявляється здатність діетиламіноетоксіетанолу до зв'язування з білками плазми, середні показники варіюють в межах 28.8-45.7%. Невідомо, чи проникає бутамірат через плацентарний бар'єр, чи виділяється із грудним молоком. Метаболізм Гідроліз бутамірату, в результаті якого утворюються 2-фенілмасляна кислота і діетиламіноетоксіетанол, що мають протикашльову дію, відбувається дуже швидко. 2-фенілмасляна кислота піддається подальшому частковому метаболізму шляхом гідроксилювання в пара-положенні. Виведення Виведення трьох метаболітів відбувається переважно нирками; після кон'югації в печінці метаболіти з кислою реакцією значною мірою пов'язуються з глюкуроновою кислотою. Кон'югати 2-фенілмасляної кислоти визначаються в сечі у значно більш високих концентраціях, ніж у плазмі крові. Бутамірат виявляється в сечі протягом 48 год, на частку бутамірату, що виділяється з сечею протягом 96-годинного періоду відбору проб, припадає близько 0.02, 0.02, 0.03 і 0.03% від прийнятих доз 22.5 мг, 45 мг, 67 мг. . У відсотковому відношенні бутамірат екскретується з сечею у більшій кількості та вигляді діетиламіноетоксіетанолу, ніж бутамірату у незміненому вигляді або некон'югованої 2-фенілмасляної кислоти. Вимірюваний T1/2 2-фенілмасляної кислоти, бутамірату і діетиламіноетоксиетанолу становить 23.26-24.42, 1.48-1.93 та 2.72-2.90 год відповідно.ІнструкціяВсередину перед їдою. Сироп (відміряють мірним ковпачком): дітям від 3 до 6 років - по 5 мл 3 рази на добу, 6-12 років - по 10 мл 3 рази на добу, 12 років і старше - по 15 мл 3 рази на добу; дорослим – по 15 мл 4 рази на добу. Використовуйте мірний ковпачок (додається). Мірний ковпачок слід мити та сушити після кожного використання. Якщо кашель зберігається більше 7 днів, слід звернутися до лікаря.Показання до застосуванняСимптоматичне лікування сухого кашлю різної етіології: придушення кашлю у перед- та післяопераційному періоді, під час проведення хірургічних втручань, бронхоскопії, при кашлюку.Протипоказання до застосування- підвищена чутливість до компонентів препарату; дитячий вік до 2 місяців (для крапель); дитячий вік до 3 років (для сиропу); І триместр вагітності; період лактації; непереносимість фруктози (препарат містить сорбітол);Вагітність та лактаціяКонтрольованих клінічних досліджень вагітних жінок не проводилося. У зв'язку з цим Синекод® не слід застосовувати у І триместрі вагітності. У II та III триместрах застосування Синекоду можливе з урахуванням користі для матері та потенційного ризику для плода. Враховуючи відсутність даних щодо виділення бутамірату з грудним молоком, призначення препарату в період лактації не рекомендується. У дослідженнях, проведених на тваринах, не зазначено небажаного на плід.Побічна діяВизначення частоти побічних ефектів: дуже часто (≥1/10), часто (≥1/100 та З боку нервової системи: рідко – сонливість. З боку травної системи: рідко – нудота, діарея. Алергічні реакції: рідко – кропив'янка, можливі інші прояви.Взаємодія з лікарськими засобамиЛікарська взаємодія бутамірату не описана. У зв'язку з тим, що бутамірат пригнічує кашльовий ефект, слід уникати одночасного застосування відхаркувальних засобів, щоб уникнути скупчення мокротиння в дихальних шляхах з ризиком розвитку бронхоспазму та інфекції дихальних шляхів.ПередозуванняСимптоми: сонливість, нудота, блювання, діарея, запаморочення, зниження артеріального тиску. Лікування: промивання шлунка, прийом активованого вугілля, підтримка життєво важливих функцій організму. Специфічного антидоту немає.Запобіжні заходи та особливі вказівкиII та III триместри вагітності. У зв'язку з наявністю у складі препарату етилового спирту з обережністю застосовувати у пацієнтів зі схильністю до розвитку лікарської залежності, із захворюваннями печінки, алкоголізмом, епілепсією, захворюваннями головного мозку, у вагітних (ІІ та ІІІ триместри) та дітей.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаНа 1 мл: Діюча речовина: бутамірату цитрат 5 мг. допоміжні речовини: сорбітол розчин 70% м/м - 405 мг, гліцерол - 290 мг, натрію сахаринат - 1.15 мг, бензойна кислота - 1.15 мг, ванілін - 1.15 мг, етанол 96% об./об. – 3 мг, натрію гідроксид 30% м/м – 0.5 мг, вода – до 1 мл.Опис лікарської формиКраплі для вживання (для дітей) у вигляді прозорої рідини від безбарвного до безбарвного з жовтуватим відтінком кольору, із запахом ванілі.ХарактеристикаПротикашльовий засіб центральної діїФармакотерапевтична групаПротикашльовий препарат центральної дії, що не відноситься до алкалоїдів опію ні хімічно, ні фармакологічно. Не формує залежності чи звикання. Пригнічує кашель, маючи прямий вплив на кашльовий центр. Чинить бронходилатируючу дію. Сприяє полегшенню дихання, покращуючи показники спірометрії (знижує опір дихальних шляхів) та оксигенації крові.ФармакокінетикаВсмоктування На підставі наявних даних, передбачається, що ефір бутамірату швидко і повністю всмоктується і гідролізується в плазмі, перетворюючись на 2-фенілмасляну кислоту і діетіламіноетоксіетанол. Вплив їжі на всмоктування не вивчений. Зміна концентрації 2-фепілмасляної кислоти та діетиламіноетоксіетанолу відбувається пропорційно величині прийнятої дози в діапазоні 22.5-90 мг. Бутамірат швидко і повністю всмоктується при внутрішньому прийомі, вимірювані концентрації виявляються в крові через 5-10 хв після прийому в дозах 22.5 мг, 45 мг, 67.5 мг і 90 мг. Cmax у плазмі досягається протягом 1 години при прийомі у всіх 4 дозах, середній показник становить 16,1 нг/мл при прийомі внутрішньо у дозі 90 мг. Середні концентрації у плазмі 2-фенілмасляної кислоти досягаються протягом 1.5 год; Cmax спостерігалася за дози 90 мг (3052 нг/мл); середні концентрації в плазмі дитгіламіноетоксіетанолу досягаються протягом 0.67 год; Сmax спостерігається після прийому дози 90 мг (160 нг/мл). Розподіл Бутамірат має великий Vd у діапазоні 81-112 л (з поправкою на масу тіла в кг), а також високий рівень зв'язування з білками плазми. 2-фенілмасляна кислота має високий рівень зв'язування з білками плазми при всіх дозах (22.5-90 мг) і становить у середньому 89.3-91.6%. Також виявляється здатність діетиламіноетоксіетанолу до зв'язування з білками плазми, середні показники варіюють в межах 28.8-45.7%. Невідомо, чи проникає бутамірат через плацентарний бар'єр, чи виділяється із грудним молоком. Метаболізм Гідроліз бутамірату, в результаті якого утворюються 2-фенілмасляна кислота і діетиламіноетоксіетанол, що мають протикашльову дію, відбувається дуже швидко. 2-фенілмасляна кислота піддається подальшому частковому метаболізму шляхом гідроксилювання в пара-положенні. Виведення Виведення трьох метаболітів відбувається переважно нирками; після кон'югації в печінці метаболіти з кислою реакцією значною мірою пов'язуються з глюкуроновою кислотою. Кон'югати 2-фенілмасляної кислоти визначаються в сечі у значно більш високих концентраціях, ніж у плазмі крові. Бутамірат виявляється в сечі протягом 48 год, на частку бутамірату, що виділяється з сечею протягом 96-годинного періоду відбору проб, припадає близько 0.02, 0.02, 0.03 і 0.03% від прийнятих доз 22.5 мг, 45 мг, 67 мг. . У відсотковому відношенні бутамірат екскретується з сечею у більшій кількості та вигляді діетиламіноетоксіетанолу, ніж бутамірату у незміненому вигляді або некон'югованої 2-фенілмасляної кислоти. Вимірюваний T1/2 2-фенілмасляної кислоти, бутамірату і діетиламіноетоксиетанолу становить 23.26-24.42, 1.48-1.93 та 2.72-2.90 год відповідно.ІнструкціяВсередину перед їдою. Краплі: дітям від 2 місяців до 1 року - по 10 крапель 4 рази на добу, 1-3 років - по 15 крапель 4 рази на добу, старше 3 років - по 25 крапель 4 рази на добу. Якщо кашель зберігається більше 7 днів, слід звернутися до лікаря. Перед застосуванням препарату у дітей віком до 2 років слід проконсультуватися з лікарем.Показання до застосуванняСимптоматичне лікування сухого кашлю різної етіології: придушення кашлю у перед- та післяопераційному періоді, під час проведення хірургічних втручань, бронхоскопії, при кашлюку.Протипоказання до застосування- підвищена чутливість до компонентів препарату; дитячий вік до 2 місяців (для крапель); дитячий вік до 3 років (для сиропу); І триместр вагітності; період лактації; непереносимість фруктози (препарат містить сорбітол);Вагітність та лактаціяКонтрольованих клінічних досліджень вагітних жінок не проводилося. У зв'язку з цим Синекод® не слід застосовувати у І триместрі вагітності. У II та III триместрах застосування Синекоду можливе з урахуванням користі для матері та потенційного ризику для плода. Враховуючи відсутність даних щодо виділення бутамірату з грудним молоком, призначення препарату в період лактації не рекомендується. У дослідженнях, проведених на тваринах, не зазначено небажаного на плід.Побічна діяВизначення частоти побічних ефектів: дуже часто (≥1/10), часто (≥1/100 та З боку нервової системи: рідко – сонливість. З боку травної системи: рідко – нудота, діарея. Алергічні реакції: рідко – кропив'янка, можливі інші прояви.Взаємодія з лікарськими засобамиЛікарська взаємодія бутамірату не описана. У зв'язку з тим, що бутамірат пригнічує кашльовий ефект, слід уникати одночасного застосування відхаркувальних засобів, щоб уникнути скупчення мокротиння в дихальних шляхах з ризиком розвитку бронхоспазму та інфекції дихальних шляхів.ПередозуванняСимптоми: сонливість, нудота, блювання, діарея, запаморочення, зниження артеріального тиску. Лікування: промивання шлунка, прийом активованого вугілля, підтримка життєво важливих функцій організму. Специфічного антидоту немає.Запобіжні заходи та особливі вказівкиII та III триместри вагітності. У зв'язку з наявністю у складі препарату етилового спирту з обережністю застосовувати у пацієнтів зі схильністю до розвитку лікарської залежності, із захворюваннями печінки, алкоголізмом, епілепсією, захворюваннями головного мозку, у вагітних (ІІ та ІІІ триместри) та дітей.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. Кофеїн (безводний) - 65,0 мг; Парацетамол – 500,0 мг; Допоміжні речовини: Натрію гідрокарбонат – 1342,0 мг; Лимонна кислота (безводна) – 925,0 мг; Натрію карбонат (безводний) – 134,2 мг; Сорбітол – 50,0 мг; Натрію сахаринат – 10,0 мг; Повідон (К-25) – 1,0 мг; Диметикон – 1,0 мг; Натрію лаурилсульфат – 0,10 мг. У виробництві використовується очищена вода, яка видаляється в процесі виробництва. Пігулки розчинні, 65 мг +500 мг. Первинна упаковка По 4 таблетки в ламінований стрип (папір/поліетилен/фольга алюмінієва/поліетилен). Вторинна упаковка 6 стрипів по 4 таблетки разом із інструкцією із застосування в картонну пачку. На вторинній упаковці допускається наявність контролю першого розтину.Опис лікарської формиКруглі плоскоциліндричні пігулки білого або майже білого кольору, гладкі, з фаскою та ризиком на одній стороні.Фармакотерапевтична групаЗнеболюючий та жарознижувальний засіб.ФармакокінетикаВсмоктування та розподіл Парацетамол швидко та практично повністю всмоктується із шлунково-кишкового тракту. Розподіл у рідинах організму відносно рівномірний. При терапевтичних концентраціях зв'язування парацетамолу із білками плазми мінімальне. Не відзначається насичення процесів виведення парацетамолу з подальшими ризиками збільшення періоду напіввиведення та токсичності. Взаємодії активних речовин не наголошувалося. Кофеїн повністю і швидко всмоктується із шлунково-кишкового тракту. Максимальні концентрації досягаються через 5–120 хв залежно від дози, стану пацієнта та супутніх препаратів. Ознак пресистемного метаболізму зареєстровано був. Кофеїн активно розподіляється по всьому організмі. Середнє зв'язування кофеїну з білками плазми становить близько 35%. Препарат містить гідрокарбонат натрію, що сприяє всмоктуванню препарату. Згідно з даними клінічних досліджень, всмоктування парацетамолу та кофеїну проходить швидше протягом перших 60 хв (зниження Tmax та збільшення AUC0-10год) порівняно з препаратом Солпадеїн Фаст, таблетки, вкриті плівковою оболонкою. Метаболізм Парацетамол метаболізується в печінці та виводиться нирками у вигляді глюкуронідних та сульфатних метаболітів; менше, ніж на 5 % виводиться у вигляді незмінного парацетамолу. Кофеїн майже повністю (~99 %) метаболізується в печінці шляхом окислення та деметилювання до різних ксантинових похідних, що виводяться нирками. Ізофермент печінкового цитохрому Р450 CYP1A2 бере участь у ферментному метаболізмі кофеїну. Виведення У дорослих пацієнтів виведення кофеїну майже повністю відбувається за рахунок печінкового метаболізму. Лише невелика кількість (1-2%) прийнятої дози кофеїну у людей виводиться у незмінній формі нирками. У дорослих відзначається індивідуальна варіабельність швидкості виведення. Середній період напіввиведення крові кофеїну при прийомі терапевтичної дози становить близько 4,9 год, з діапазоном 1,9-12,2 год.ФармакодинамікаПрепарат Солпадеїн Фаст має знеболювальну та жарознижувальну дію. Препарат містить комбінацію двох активних інгредієнтів: парацетамолу та кофеїну. Парацетамол Парацетамол блокує циклооксигеназу (ЦОГ) у центральній нервовій системі, впливаючи на центри болю та терморегуляції (у запалених тканинах клітинні пероксидази нейтралізують вплив парацетамолу на ЦОГ), що пояснює практично повну відсутність протизапального ефекту. Відсутність впливу на синтез простагландинів у периферичних тканинах зумовлює відсутність у нього негативного впливу на водно-сольовий обмін (затримка натрію та води) та слизову оболонку шлунково-кишкового тракту. Дана властивість парацетамолу робить препарат особливо відповідним пацієнтам із захворюваннями шлунково-кишкового тракту в анамнезі (наприклад, пацієнтам із шлунково-кишковими кровотечами в анамнезі або пацієнтам похилого віку) або пацієнтам, які приймають супутнє медикаментозне лікування,при якому інгібування периферичних простагландинів може бути небажаним. Кофеїн Знеболювальна ад'ювантна дія кофеїну обумовлена наступними механізмами: блокадою периферичної проноцицептивної дії аденозину, активацією центральних норадренергічних шляхів, що є ендогенною системою пригнічення болю, та стимуляцією ЦНС з подальшою модуляцією ефективного компонента болю. Кофеїн посилює дію парацетамолу та скорочує час до настання знеболювального ефекту. Клінічні дані показали, що комбінація парацетамолу – кофеїну забезпечує більш ефективне полегшення болю порівняно з просто парацетамолом (р ≤ 0,05). Також кофеїн стимулює психомоторні центри головного мозку, виявляє аналептичну дію, посилює ефект анальгетиків, усуває сонливість та почуття втоми, підвищує фізичну та розумову працездатність. Натрію гідрокарбонат не має знеболювального ефекту.Показання до застосуванняПрепарат Солпадеїн Фаст застосовують у дорослих та дітей старше 12 років. Як знеболювальні засоби (при больовому синдромі слабкої та помірної інтенсивності) при: зубного болю, у тому числі при видаленні зубів та після проведення стоматологічних втручань; головного болю та мігрені; біль у горлі; біль у м'язах і суглобах, включаючи біль у попереку; біль, зумовлений остеоартритом; вушного болю (оталгії); невралгії; хворобливих менструаціях (дисменореї). Як симптоматичне лікування для зниження підвищеної температури тіла при: гострі респіраторні та гострі респіраторні вірусні захворювання, у тому числі грип; після проведення вакцинації.Протипоказання до застосуванняПідвищена чутливість до парацетамолу, кофеїну чи будь-якого іншого компонента препарату; Порушення функції печінки та нирок тяжкого ступеня; Артеріальна гіпертензія; Глаукома, порушення сну; Дитячий вік віком до 12 років; Вагітність та грудне вигодовування; Епілепсія; Дефіцит сахарази/ізомальтази, непереносимість фруктози, глюкозогалактозна мальабсорбція, т.к. препарат містить сорбітол. Одночасне застосування з іншими лікарськими препаратами, що містять парацетамол, літій, а також з кофеїновмісними напоями. З ОБЕРЕЖНІСТЮ Доброякісні гіпербілірубінемії (зокрема синдром Жильбера). Вірусний гепатит. Алкогольна хвороба печінки. Хронічний алкоголізм. Дефіцит глюкозо-6-фосфату дегідрогенази. Порушення функції печінки та нирок легкого та середнього ступеня тяжкості; Наявність тяжких інфекцій, т.к. Прийом препарату може збільшити ризик метаболічного ацидозу. Застосування у пацієнтів з дефіцитом глутатіону (зокрема, у вкрай виснажених пацієнтів, які страждають на анорексію, або пацієнтів з низьким індексом маси тіла). За наявності будь-якого з перелічених захворювань/станів/факторів ризику перед прийомом препарату необхідно проконсультуватися з лікарем.Вагітність та лактаціяВагітність Застосування препарату під час вагітності не рекомендується! Парацетамол Слід приймати найменшу дозу, необхідну для досягнення ефекту протягом максимально короткого періоду часу. Кофеїн Застосування кофеїну може збільшувати ризик мимовільного аборту, тому його застосування не рекомендується під час вагітності. Період грудного вигодовування Застосування препарату під час грудного вигодовування не рекомендується! Парацетамол Парацетамол виділяється з грудним молоком, але у клінічно не значній кількості при застосуванні у рекомендованих дозах. Кофеїн Кофеїн проникає в грудне молоко і може чинити стимулюючу дію на дитину, яка перебуває на грудному вигодовуванні, проте значуща токсичність не відзначалася.Побічна діяУ рекомендованих дозах препарат добре переноситься. Нижченаведені небажані реакції виявлені спонтанно в ході післяреєстраційного застосування препарату. Небажані реакції класифіковані за системами організму та відповідно до частоти розвитку. Частота розвитку небажаних реакцій визначається таким чином: дуже часто (≥ 1/10), часто (≥ 1/100 та Парацетамол Порушення з боку крові та лімфатичної системи - Дуже рідко: тромбоцитопенія, лейкопенія, метгемоглобінемія, агранулоцитоз, гемолітична анемія. Порушення з боку імунної системи - Дуже рідко: анафілаксія, шкірні реакції гіперчутливості, включаючи висипи на шкірі, ангіоневротичний набряк (набряк Квінке), синдром Стівенса - Джонсона, токсичний епідермальний некроліз. Порушення з боку дихальної системи, органів грудної клітки та середостіння - Дуже рідко: бронхоспазм у пацієнтів з підвищеною чутливістю до ацетилсаліцилової кислоти та непереносимістю інших нестероїдних протизапальних препаратів. Порушення з боку печінки та жовчовивідних шляхів - Дуже рідко: порушення функції печінки. При тривалому застосуванні препарату у високих дозах підвищується ймовірність гепатотоксичної дії, нефротоксичної дії та панцитопенії. У разі тривалого застосування препарату потрібний контроль картини крові. Кофеїн Порушення з боку центральної нервової системи - Дуже рідко: запаморочення, біль голови. Порушення серця - Дуже рідко: відчуття серцебиття. Порушення з боку психіки - Дуже рідко: безсоння, занепокоєння, тривожність, дратівливість, нервозність. Порушення з боку шлунково-кишкового тракту - Дуже рідко: шлунково-кишкові розлади. При застосуванні препарату Солпадеїн Фаст не рекомендується прийом кофеїновмісних продуктів, т.к. це збільшує ризик появи таких небажаних реакцій, як безсоння, дратівливість, тривожність, біль голови, порушення з боку шлунково-кишкового тракту, тахікардія, серцева аритмія. При виникненні будь-якої з перелічених небажаних реакцій припиніть прийом препарату і негайно зверніться до лікаря.Взаємодія з лікарськими засобамиЯкщо пацієнт приймає інші лікарські препарати, до початку прийому Солпадеїну Фаст слід звернутися за консультацією до лікаря. При регулярному прийомі протягом тривалого часу препарат посилює дію непрямих антикоагулянтів (варфарин та інші кумарини), що збільшує ризик кровотечі. Епізодичний прийом разової дози препарату не впливає на дію непрямих антикоагулянтів. Посилює дію інгібіторів МАО. Барбітурати, карбамазепін, фенітоїн, примідон та інші протисудомні засоби, етанол, рифампіцин, фенілбутазон, бутадіон, препарати звіробою продірявленого та інші індуктори мікросомального окиснення збільшують продукцію гідроксильованих активних метаболітів, обумовлюючи більш . Інгібітори мікросомальних ферментів печінки (циметидин) знижують ризик гепатотоксичної дії. Під дією парацетамолу час виведення левоміцетину (хлорамфеніколу) збільшується у 5 разів, внаслідок чого зростає ризик отруєння левоміцетином (хлорамфеніколом). Метоклопрамід і домперидон збільшують, а колестірамін знижує швидкість всмоктування парацетамолу. Препарат може знижувати ефективність урикозуричних препаратів. Одночасний прийом препарату парацетамолу та алкогольних напоїв підвищує ризик розвитку ураження печінки та гострого панкреатиту. Кофеїн прискорює всмоктування ерготаміну. Не слід приймати препарат одночасно з кофеїновмісними продуктами. Кофеїн може посилювати виведення літію з організму, тому не рекомендується одночасне застосування препарату з літієвмісними препаратами.Спосіб застосування та дозиДля прийому всередину. Не перевищуйте вказану дозу! Слід застосовувати найменшу дозу, необхідну для досягнення ефекту протягом максимально короткого періоду часу! Мінімальний інтервал між прийомами препарату Солпадеїн Фаст повинен становити щонайменше 4 год. Дорослі (включаючи літніх) та діти віком від 12 років: По 1-2 таблетки, розчинені в половині склянки води, кожні 4-6 годин, при необхідності, але не більше 4 разів на добу. Максимальна добова доза – 8 таблеток. Максимальна тривалість безперервного застосування без консультації лікаря: 5 днів як знеболювальний та 3 дні як жарознижувальний засіб. При перевищенні рекомендованої дози препарату негайно зверніться за медичною допомогою, навіть якщо ви почуваєтеся добре. Передозування парацетамолу може спричинити печінкову недостатність. Особливі групи пацієнтів Пацієнти з порушенням функції нирок: Перед застосуванням Солпадеїну Фаст пацієнтам з порушенням функції нирок необхідно попередньо проконсультуватися з лікарем. Обмеження, пов'язані із застосуванням препаратів, що містять комбінацію кофеїну та парацетамолу, у пацієнтів з порушенням функції нирок переважно пов'язані із вмістом парацетамолу в лікарському препараті. Пацієнти з порушенням функції печінки: Перед застосуванням Солпадеїну Фаст пацієнтам з порушенням функції печінки необхідно попередньо проконсультуватися з лікарем. Обмеження, пов'язані із застосуванням препаратів, що містять комбінацію кофеїну та парацетамолу, у пацієнтів з порушенням функції печінки переважно пов'язані із вмістом парацетамолу в лікарському препараті.ПередозуванняСимптоми (обумовлені парацетамолом) Передозування парацетамолу може спричинити печінкову недостатність, яка може призвести до необхідності пересадки печінки або смерті. Крім того, спостерігається гострий панкреатит, що супроводжується печінковою дисфункцією та гепатотоксичністю. Гепатотоксичний ефект у дорослих проявляється при прийомі парацетамолу у кількості 10 г та більше. За наявності факторів, що впливають на токсичність парацетамолу для печінки, ураження печінки може виникати після прийому парацетамолу в кількості 5 г і більше. Перші ознаки передозування зазвичай виявляються після 24-48 годин і досягають максимального розвитку на 4-6 добу. Протягом перших 24 годин після передозування можуть виявитися такі симптоми: нудота, блювання, біль у шлунку, блідість шкірних покривів, анорексія. Через 1–2 доби визначаються ознаки ураження печінки (болючість у печінці, підвищення активності «печінкових» ферментів), можливий розвиток порушення вуглеводного обміну та метаболічного ацидозу. У тяжких випадках передозування внаслідок печінкової недостатності може розвинутись енцефалопатія (порушення функції мозку), кровотечі, гіпоглікемія, набряк мозку, аж до летального результату, необхідність трансплантації печінки, смерть. Також можливий розвиток гострої ниркової недостатності з гострим тубулярним некрозом, характерними ознаками якого є біль у ділянці нирок, гематурія (домішка крові або еритроцитів у сечі), протеїнурія (підвищений вміст білка в сечі), при цьому важке ураження печінки може бути відсутнім. Відзначалися випадки порушення серцевого ритму, панкреатиту. Лікування У разі підозри на передозування препаратом Солпадеїн Фаст, навіть за відсутності перших симптомів, необхідно припинити застосування препарату і негайно звернутися до лікаря для надання медичної допомоги. Протягом першої години після передозування, але не пізніше 4 годин, рекомендується промивання шлунка та прийом ентеросорбентів (активоване вугілля, поліфепан). Слід визначити концентрацію парацетамолу в плазмі крові, але не раніше ніж через 4 години після передозування (раніше результати недостовірні). Введення ацетилцистеїну протягом 24 годин після передозування. Максимальна захисна дія забезпечується протягом перших 8 годин після передозування, згодом ефективність антидоту різко падає. При необхідності вводять ацетилцистеїн внутрішньовенно. За відсутності блювоти до надходження пацієнта до стаціонару можливе застосування метіоніну. Необхідність проведення додаткових терапевтичних заходів (прийом метіоніну, внутрішньовенне введення ацетилцистеїну) визначається залежно від концентрації парацетамолу в плазмі крові, а також від часу, що пройшов після його прийому. Лікування пацієнтів із серйозними порушеннями функції печінки через 24 години після прийому парацетамолу повинно проводитися спільно з фахівцями токсикологічного центру або спеціалізованого відділення захворювань печінки. Симптоми (обумовлені кофеїном) Біль в епігастрії, блювання, часте сечовипускання, тахікардія, аритмія, стимуляція ЦНС (безсоння, неспокій, ажитація, тривога, підвищена нервово-рефлекторна збудливість, тремор та судоми). Слід враховувати, що виникнення клінічно значущих симптомів передозування кофеїну при прийомі препарату завжди пов'язане з важким ураженням печінки на тлі передозування парацетамолу. Лікування Специфічний антидот відсутній. Лікування включає підтримуючі заходи, наприклад, рясне питво та підтримання життєво важливих показників. Протягом від 1 години до 4 годин після передозування рекомендується прийом активованого вугілля. Для зменшення впливу кофеїну на функції ЦНС рекомендується введення седативних препаратів внутрішньовенно та антагоністів бета-адренорецепторів для зниження кардіотоксичного ефекту. Високі дози гідрокарбонату натрію можуть викликати симптоми з боку шлунково-кишкового тракту, включаючи нудоту і блювання. Крім цього, високі дози гідрокарбонату натрію можуть викликати гіпернатріємію. При підозрі на гіпернатріємію, пацієнт повинен контролювати рівень електролітів і проводити відповідне лікування.Запобіжні заходи та особливі вказівкиЯкщо при прийомі препарату поліпшення стану не спостерігається або головний біль стає постійним, необхідно звернутися до лікаря. Препарат Солпадеїн Фаст не слід застосовувати з іншими парацетамолсодержащими препаратами, оскільки спільний прийом препаратів може спричинити передозування парацетамолу. При передозуванні парацетамолу можливий розвиток печінкової недостатності, що може призвести до необхідності трансплантації печінки або смерті. Препарат Солпадеїн Фаст не слід приймати з харчовими продуктами, що містять кофеїн (чай, кава і т.д.), т.к. це може призвести до появи занепокоєння, тривожності, дратівливості, безсоння, головного болю, порушень з боку шлунково-кишкового тракту, тахікардії, серцевої аритмії. Пацієнти з дефіцитом глутатіону внаслідок розладу харчової поведінки, цистичного фіброзу, ВІЛ-інфекції, голодування, виснаження, схильні до передозування, тому необхідно дотримуватися запобіжних заходів і перед прийомом препарату рекомендується проконсультуватися з лікарем. Зареєстровані випадки розвитку печінкової недостатності/порушень функції печінки при невеликому передозуванні парацетамолу (5 г і більше) у пацієнтів з низьким рівнем глутатіону, зокрема у вкрай виснажених пацієнтів, які страждають на анорексію, хронічний алкоголізм або пацієнтів з низьким індексом маси тіла. Застосування препарату Солпадеїн Фаст пацієнтами з низьким рівнем глутатіону, наприклад, при сепсисі, може підвищувати ризик розвитку метаболічного ацидозу, що супроводжується симптомами прискореного дихання (почуття нестачі повітря, задишка), нудотою, блюванням, втратою апетиту. При одночасному прояві цих симптомів слід негайно звернутися до лікаря. Щоб уникнути токсичного ураження печінки, парацетамол не слід поєднувати з прийомом алкогольних напоїв, а також приймати особам, схильним до хронічного споживання алкоголю. Супутні захворювання печінки підвищують ризик подальшого пошкодження печінки під час прийому препарату Солпадеїн Фаст. При прийомі препарату пацієнти з неалкогольним цирозом печінки мають високий ризик передозування. У пацієнтів, які страждають на атопічну бронхіальну астму, полінози, є підвищений ризик розвитку алергічних реакцій. При проведенні аналізів на визначення сечової кислоти та вмісту глюкози у крові слід повідомити лікаря про прийом препарату. Препарат може змінити результати аналізів допінг-контролю спортсменів. Пацієнтам, які дотримуються дієти без солі або низької солі, при розрахунку добового споживання солі слід враховувати вміст натрію в таблетці (427 мг). Препарат містить сорбітол. Пацієнтам з непереносимістю фруктози не слід застосовувати цей препарат. Вплив на здатність до керування автотранспортом та управління механізмами Вплив препарату на здатність керувати автомобілем та механізмами малоймовірний.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковка1 таб.: Активні речовини: парацетамол 500 мг, кофеїн 65 мг. Допоміжні речовини: крохмаль прежелатинізований - 50 мг, крохмаль кукурудзяний - 41.4 мг, повідон (К22.5-27.0) - 2 мг, калію сорбат - 0.6 мг, тальк - 15 мг, стеаринова кислота - 5 мг, кроскармеллоза гіпромелоза – 5 мг, тріацетин – 1 мг.Опис лікарської формиТаблетки, покриті плівковою оболонкою білого кольору, капсулоподібної форми з плоским краєм, з тисненням знака у вигляді трикутника та "+" на одній стороні таблетки.ХарактеристикаАнальгетик-антипіретикФармакокінетикаПарацетамол швидко і практично повністю всмоктується із ШКТ, розподіл у рідинах організму відносно рівномірний. Зв'язування парацетамолу з білками плазми є мінімальним при терапевтичній концентрації. Парацетамол метаболізується в печінці та виводиться із сечею у вигляді глюкуронідних та сульфатних метаболітів – менш ніж 5% виводиться у незміненому вигляді. T1/2 прийому терапевтичної дози становить 2-3 год. Кофеїн швидко всмоктується із ШКТ та розподіляється по всьому організму. Кофеїн майже повністю метаболізується у печінці шляхом окислення та деметилювання у вигляді метаболітів, які виводяться із сечею. T1/2 становить 4-9 год.ФармакодинамікаАналгетик-антипіретик комбінованого складу, містить комбінацію двох активних інгредієнтів: парацетамолу та кофеїну. Чинить жарознижувальну та аналгетичну дію. Парацетамол блокує ЦОГ у ЦНС, впливаючи на центри болю та терморегуляції (у запалених тканинах клітинні пероксидази нейтралізують вплив парацетамолу на ЦОГ), що пояснює практично повну відсутність протизапального ефекту. Відсутність впливу на синтез простагландинів у периферичних тканинах обумовлює відсутність у нього негативного впливу на водно-сольовий обмін (затримка натрію та води) та слизову оболонку ШКТ. Кофеїн стимулює психомоторні центри головного мозку, виявляє аналептичну дію, посилює ефект анальгетиків, усуває сонливість та почуття втоми, підвищує фізичну та розумову працездатність.ІнструкціяТаблетки розчинні Солпадеїн Фаст перед прийомом внутрішньо слід розчинити не менше ніж у 100 мл (півсклянки) води. Дорослим (включаючи літніх) та дітям старше 12 років призначають по 1-2 таб. 3-4 рази на добу, якщо необхідно. Інтервал між прийомами – не менше 4 год. Максимальна разова доза – 2 таб., максимальна добова доза – 8 таб. Препарат не рекомендується застосовувати більше п'яти днів як знеболювальне та більше трьох днів як жарознижувальне без призначення та спостереження лікаря. Збільшення добової дози препарату або тривалість лікування можливе лише під наглядом лікаря.Показання до застосуванняголовний біль; мігрень; зубний біль; біль у попереку; невралгія; м'язовий та ревматичний біль; болючі менструації; біль у горлі; симптоматичне лікування застудних захворювань та грипу (для зниження підвищеної температури тіла).Протипоказання до застосуваннявиражені порушення функції печінки; виражені порушення функції нирок; артеріальна гіпертензія; глаукому; порушення сну; епілепсія; дитячий вік до 12 років; - підвищена чутливість до компонентів препарату. З обережністю слід застосовувати препарат при доброякісних гіпербілірубінеміях (в т.ч. синдром Жильбера), вірусному гепатиті, алкогольному ураженні печінки, дефіциті глюкозо-6-фосфатдегідрогенази, алкоголізмі.Вагітність та лактаціяПрепарат Солпадеїн Фаст містить кофеїн. При прийомі кофеїну є високий ризик народження дитини з низькою масою тіла, ризик мимовільного аборту. Потрапляючи в грудне молоко, кофеїн може надавати стимулюючу дію на дитину, яка перебуває на грудному вигодовуванні. Солпадеїн Фаст не слід застосовувати препарат при вагітності та в період лактації (грудного вигодовування).Побічна діяУ рекомендованих дозах препарат добре переноситься. Визначення частоти побічних ефектів: дуже часто (≥1/10), часто (≥1/100 та <1/10), нечасто (≥1/1000 та <1/100), рідко (≥1/10 000 та <1 /1000), дуже рідко (≥1/100 000 та <1/10 000). Нижченаведені побічні ефекти виявлені спонтанно в ході післяреєстраційного застосування препарату. Парацетамол Алергічні реакції: дуже рідко – шкірний висип, ангіоневротичний набряк (набряк Квінке), синдром Стівенса-Джонсона, анафілаксія. З боку системи кровотворення: дуже рідко – лейкопенія, тромбоцитопенія, метгемоглобінемія, агранулоцитоз, гемолітична анемія. З боку дихальної системи: дуже рідко – бронхоспазм (у пацієнтів з гіперчутливістю до ацетилсаліцилової кислоти та нестероїдних протизапальних засобів). З боку гепатобіліарної системи: дуже рідко – порушення функції печінки. При тривалому застосуванні у високих дозах підвищується ймовірність гепатотоксичної дії, нефротоксичної дії та панцитопенії. Також у випадках тривалого застосування у високих дозах необхідно контролювати картину крові. Кофеїн Можливі: диспептичні явища (в т.ч. нудота, епігастральний біль), підвищена збудливість, запаморочення, порушення сну, тахікардія. При надмірному вживанні харчових продуктів, що містять кофеїн (в т.ч. чаю, кави) під час прийому препарату можлива поява занепокоєння, тривожності, дратівливості, безсоння, головного болю, порушень з боку травної системи, тахікардії, серцевої аритмії. При виникненні будь-якого з перелічених побічних ефектів слід припинити прийом препарату та негайно звернутися до лікаря.Взаємодія з лікарськими засобамиПри регулярному прийомі протягом тривалого часу препарат посилює дію непрямих антикоагулянтів (варфарин та інші кумарини), що збільшує ризик кровотечі. Епізодичний прийом разової дози препарату не впливає на дію непрямих антикоагулянтів. Препарат посилює дію інгібіторів МАО. Барбітурати, карбамазепін, фенітоїн, примідон, етанол, рифампіцин, фенілбутазон, препарати звіробою, трициклічні антидепресанти та інші індуктори мікросомального окиснення збільшують продукцію гідроксильованих активних метаболітів, обумовлюючи можливість розвитку тяжкого ураження печінки. Інгібітори мікросомального окиснення (циметидин) знижують ризик гепатотоксичної дії. Під впливом парацетамолу час виведення хлорамфеніколу збільшується у 5 разів. Кофеїн прискорює всмоктування ерготаміну. Одночасний прийом парацетамолу та алкогольних напоїв підвищує ризик розвитку гепатотоксичних ефектів та гострого панкреатиту. Метоклопрамід і домперидон збільшують, а колестірамін знижує швидкість всмоктування парацетамолу. Препарат може знижувати ефективність урикозуричних препаратів.ПередозуванняСимптоми, зумовлені парацетамолом: протягом 24 год можливі блідість шкірних покривів, нудота, блювання, анорексія, біль у шлунку; через 1-2 доби можуть проявитися ознаки ураження печінки (болючість у печінці, підвищення активності печінкових ферментів). Можливе порушення вуглеводного обміну та ознаки метаболічного ацидозу. У дорослих пацієнтів ураження печінки розвивається після прийому понад 10 г парацетамолу. За наявності факторів, що впливають на токсичність парацетамолу для печінки, ураження печінки можливе після прийому парацетамолу в кількості 5 г і більше. У тяжких випадках передозування може розвинутись енцефалопатія, кровотечі, гіпоглікемія, набряк мозку, аж до летального результату. Можливий розвиток гострої ниркової недостатності з гострим тубулярним некрозом,характерними ознаками якого є біль у ділянці нирок, гематурія, протеїнурія, при цьому важке ураження печінки може бути відсутнім. Є повідомлення про випадки порушень серцевого ритму, панкреатиту. Лікування: при підозрі на передозування, навіть за відсутності виражених перших симптомів, необхідно припинити застосування препарату та негайно звернутися за лікарською допомогою. Протягом 1 години після передозування рекомендується промивання шлунка та прийом ентеросорбентів (активоване вугілля, поліфепан). Слід визначити концентрацію парацетамолу в плазмі крові, але не раніше ніж через 4 години після передозування (раніше результати недостовірні). Введення ацетилцистеїну протягом 24 годин після передозування. Максимальна захисна дія забезпечується протягом перших 8 годин після передозування, згодом ефективність антидоту різко падає. При необхідності вводять ацетилцистеїн внутрішньовенно. За відсутності блювоти до надходження пацієнта до стаціонару можливе застосування метіоніну.Необхідність у проведенні додаткових терапевтичних заходів (подальше введення метіоніну, внутрішньовенне введення ацетилцистеїну) визначається залежно від концентрації парацетамолу в крові, а також від часу, що минув після його прийому. Лікування пацієнтів із серйозним порушенням функції печінки через 24 години після прийому парацетамолу повинно проводитися спільно з фахівцями токсикологічного центру або спеціалізованого відділення захворювань печінки. Симптоми, зумовлені кофеїном: біль в епігастрії, блювання, часте сечовипускання, тахікардія, аритмія, стимуляція ЦНС (безсоння, неспокій, ажитація, тривога, підвищена нервово-рефлекторна збудливість, тремор та судоми). Проте слід враховувати, що поява клінічно значущих симптомів передозування кофеїну при прийомі даного препарату завжди пов'язана з важким ураженням печінки на тлі передозування парацетамолу. Лікування: специфічний антидот відсутній. Лікування включає підтримуючі заходи, наприклад, рясне питво та підтримання життєво важливих показників. Протягом від 1 години до 4 годин після передозування рекомендується прийом активованого вугілля. Для зменшення впливу передозування кофеїном на функції ЦНС рекомендується введення седативних препаратів внутрішньовенно.Запобіжні заходи та особливі вказівкиПротипоказання: виражені порушення функції печінки. Протипоказання: виражені порушення функції нирок. Протипоказання: дитячий вік до 12 років. Застосування можливе згідно з режимом дозування.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. Кофеїн (безводний) - 65,0 мг; Парацетамол – 500,0 мг; Допоміжні речовини: Натрію гідрокарбонат – 1342,0 мг; Лимонна кислота (безводна) – 925,0 мг; Натрію карбонат (безводний) – 134,2 мг; Сорбітол – 50,0 мг; Натрію сахаринат – 10,0 мг; Повідон (К-25) – 1,0 мг; Диметикон – 1,0 мг; Натрію лаурилсульфат – 0,10 мг. У виробництві використовується очищена вода, яка видаляється в процесі виробництва. Пігулки розчинні, 65 мг +500 мг. Первинна упаковка По 4 таблетки в ламінований стрип (папір/поліетилен/фольга алюмінієва/поліетилен). Вторинна упаковка 6 стрипів по 4 таблетки разом із інструкцією із застосування в картонну пачку. На вторинній упаковці допускається наявність контролю першого розтину.Опис лікарської формиКруглі плоскоциліндричні пігулки білого або майже білого кольору, гладкі, з фаскою та ризиком на одній стороні.Фармакотерапевтична групаЗнеболюючий та жарознижувальний засіб.ФармакокінетикаВсмоктування та розподіл Парацетамол швидко та практично повністю всмоктується із шлунково-кишкового тракту. Розподіл у рідинах організму відносно рівномірний. При терапевтичних концентраціях зв'язування парацетамолу із білками плазми мінімальне. Не відзначається насичення процесів виведення парацетамолу з подальшими ризиками збільшення періоду напіввиведення та токсичності. Взаємодії активних речовин не наголошувалося. Кофеїн повністю і швидко всмоктується із шлунково-кишкового тракту. Максимальні концентрації досягаються через 5–120 хв залежно від дози, стану пацієнта та супутніх препаратів. Ознак пресистемного метаболізму зареєстровано був. Кофеїн активно розподіляється по всьому організмі. Середнє зв'язування кофеїну з білками плазми становить близько 35%. Препарат містить гідрокарбонат натрію, що сприяє всмоктуванню препарату. Згідно з даними клінічних досліджень, всмоктування парацетамолу та кофеїну проходить швидше протягом перших 60 хв (зниження Tmax та збільшення AUC0-10год) порівняно з препаратом Солпадеїн Фаст, таблетки, вкриті плівковою оболонкою. Метаболізм Парацетамол метаболізується в печінці та виводиться нирками у вигляді глюкуронідних та сульфатних метаболітів; менше, ніж на 5 % виводиться у вигляді незмінного парацетамолу. Кофеїн майже повністю (~99 %) метаболізується в печінці шляхом окислення та деметилювання до різних ксантинових похідних, що виводяться нирками. Ізофермент печінкового цитохрому Р450 CYP1A2 бере участь у ферментному метаболізмі кофеїну. Виведення У дорослих пацієнтів виведення кофеїну майже повністю відбувається за рахунок печінкового метаболізму. Лише невелика кількість (1-2%) прийнятої дози кофеїну у людей виводиться у незмінній формі нирками. У дорослих відзначається індивідуальна варіабельність швидкості виведення. Середній період напіввиведення крові кофеїну при прийомі терапевтичної дози становить близько 4,9 год, з діапазоном 1,9-12,2 год.ФармакодинамікаПрепарат Солпадеїн Фаст має знеболювальну та жарознижувальну дію. Препарат містить комбінацію двох активних інгредієнтів: парацетамолу та кофеїну. Парацетамол Парацетамол блокує циклооксигеназу (ЦОГ) у центральній нервовій системі, впливаючи на центри болю та терморегуляції (у запалених тканинах клітинні пероксидази нейтралізують вплив парацетамолу на ЦОГ), що пояснює практично повну відсутність протизапального ефекту. Відсутність впливу на синтез простагландинів у периферичних тканинах зумовлює відсутність у нього негативного впливу на водно-сольовий обмін (затримка натрію та води) та слизову оболонку шлунково-кишкового тракту. Дана властивість парацетамолу робить препарат особливо відповідним пацієнтам із захворюваннями шлунково-кишкового тракту в анамнезі (наприклад, пацієнтам із шлунково-кишковими кровотечами в анамнезі або пацієнтам похилого віку) або пацієнтам, які приймають супутнє медикаментозне лікування,при якому інгібування периферичних простагландинів може бути небажаним. Кофеїн Знеболювальна ад'ювантна дія кофеїну обумовлена наступними механізмами: блокадою периферичної проноцицептивної дії аденозину, активацією центральних норадренергічних шляхів, що є ендогенною системою пригнічення болю, та стимуляцією ЦНС з подальшою модуляцією ефективного компонента болю. Кофеїн посилює дію парацетамолу та скорочує час до настання знеболювального ефекту. Клінічні дані показали, що комбінація парацетамолу – кофеїну забезпечує більш ефективне полегшення болю порівняно з просто парацетамолом (р ≤ 0,05). Також кофеїн стимулює психомоторні центри головного мозку, виявляє аналептичну дію, посилює ефект анальгетиків, усуває сонливість та почуття втоми, підвищує фізичну та розумову працездатність. Натрію гідрокарбонат не має знеболювального ефекту.Показання до застосуванняПрепарат Солпадеїн Фаст застосовують у дорослих та дітей старше 12 років. Як знеболювальні засоби (при больовому синдромі слабкої та помірної інтенсивності) при: зубного болю, у тому числі при видаленні зубів та після проведення стоматологічних втручань; головного болю та мігрені; біль у горлі; біль у м'язах і суглобах, включаючи біль у попереку; біль, зумовлений остеоартритом; вушного болю (оталгії); невралгії; хворобливих менструаціях (дисменореї). Як симптоматичне лікування для зниження підвищеної температури тіла при: гострі респіраторні та гострі респіраторні вірусні захворювання, у тому числі грип; після проведення вакцинації.Протипоказання до застосуванняПідвищена чутливість до парацетамолу, кофеїну чи будь-якого іншого компонента препарату; Порушення функції печінки та нирок тяжкого ступеня; Артеріальна гіпертензія; Глаукома, порушення сну; Дитячий вік віком до 12 років; Вагітність та грудне вигодовування; Епілепсія; Дефіцит сахарази/ізомальтази, непереносимість фруктози, глюкозогалактозна мальабсорбція, т.к. препарат містить сорбітол. Одночасне застосування з іншими лікарськими препаратами, що містять парацетамол, літій, а також з кофеїновмісними напоями. З ОБЕРЕЖНІСТЮ Доброякісні гіпербілірубінемії (зокрема синдром Жильбера). Вірусний гепатит. Алкогольна хвороба печінки. Хронічний алкоголізм. Дефіцит глюкозо-6-фосфату дегідрогенази. Порушення функції печінки та нирок легкого та середнього ступеня тяжкості; Наявність тяжких інфекцій, т.к. Прийом препарату може збільшити ризик метаболічного ацидозу. Застосування у пацієнтів з дефіцитом глутатіону (зокрема, у вкрай виснажених пацієнтів, які страждають на анорексію, або пацієнтів з низьким індексом маси тіла). За наявності будь-якого з перелічених захворювань/станів/факторів ризику перед прийомом препарату необхідно проконсультуватися з лікарем.Вагітність та лактаціяВагітність Застосування препарату під час вагітності не рекомендується! Парацетамол Слід приймати найменшу дозу, необхідну для досягнення ефекту протягом максимально короткого періоду часу. Кофеїн Застосування кофеїну може збільшувати ризик мимовільного аборту, тому його застосування не рекомендується під час вагітності. Період грудного вигодовування Застосування препарату під час грудного вигодовування не рекомендується! Парацетамол Парацетамол виділяється з грудним молоком, але у клінічно не значній кількості при застосуванні у рекомендованих дозах. Кофеїн Кофеїн проникає в грудне молоко і може чинити стимулюючу дію на дитину, яка перебуває на грудному вигодовуванні, проте значуща токсичність не відзначалася.Побічна діяУ рекомендованих дозах препарат добре переноситься. Нижченаведені небажані реакції виявлені спонтанно в ході післяреєстраційного застосування препарату. Небажані реакції класифіковані за системами організму та відповідно до частоти розвитку. Частота розвитку небажаних реакцій визначається таким чином: дуже часто (≥ 1/10), часто (≥ 1/100 та Парацетамол Порушення з боку крові та лімфатичної системи - Дуже рідко: тромбоцитопенія, лейкопенія, метгемоглобінемія, агранулоцитоз, гемолітична анемія. Порушення з боку імунної системи - Дуже рідко: анафілаксія, шкірні реакції гіперчутливості, включаючи висипи на шкірі, ангіоневротичний набряк (набряк Квінке), синдром Стівенса - Джонсона, токсичний епідермальний некроліз. Порушення з боку дихальної системи, органів грудної клітки та середостіння - Дуже рідко: бронхоспазм у пацієнтів з підвищеною чутливістю до ацетилсаліцилової кислоти та непереносимістю інших нестероїдних протизапальних препаратів. Порушення з боку печінки та жовчовивідних шляхів - Дуже рідко: порушення функції печінки. При тривалому застосуванні препарату у високих дозах підвищується ймовірність гепатотоксичної дії, нефротоксичної дії та панцитопенії. У разі тривалого застосування препарату потрібний контроль картини крові. Кофеїн Порушення з боку центральної нервової системи - Дуже рідко: запаморочення, біль голови. Порушення серця - Дуже рідко: відчуття серцебиття. Порушення з боку психіки - Дуже рідко: безсоння, занепокоєння, тривожність, дратівливість, нервозність. Порушення з боку шлунково-кишкового тракту - Дуже рідко: шлунково-кишкові розлади. При застосуванні препарату Солпадеїн Фаст не рекомендується прийом кофеїновмісних продуктів, т.к. це збільшує ризик появи таких небажаних реакцій, як безсоння, дратівливість, тривожність, біль голови, порушення з боку шлунково-кишкового тракту, тахікардія, серцева аритмія. При виникненні будь-якої з перелічених небажаних реакцій припиніть прийом препарату і негайно зверніться до лікаря.Взаємодія з лікарськими засобамиЯкщо пацієнт приймає інші лікарські препарати, до початку прийому Солпадеїну Фаст слід звернутися за консультацією до лікаря. При регулярному прийомі протягом тривалого часу препарат посилює дію непрямих антикоагулянтів (варфарин та інші кумарини), що збільшує ризик кровотечі. Епізодичний прийом разової дози препарату не впливає на дію непрямих антикоагулянтів. Посилює дію інгібіторів МАО. Барбітурати, карбамазепін, фенітоїн, примідон та інші протисудомні засоби, етанол, рифампіцин, фенілбутазон, бутадіон, препарати звіробою продірявленого та інші індуктори мікросомального окиснення збільшують продукцію гідроксильованих активних метаболітів, обумовлюючи більш . Інгібітори мікросомальних ферментів печінки (циметидин) знижують ризик гепатотоксичної дії. Під дією парацетамолу час виведення левоміцетину (хлорамфеніколу) збільшується у 5 разів, внаслідок чого зростає ризик отруєння левоміцетином (хлорамфеніколом). Метоклопрамід і домперидон збільшують, а колестірамін знижує швидкість всмоктування парацетамолу. Препарат може знижувати ефективність урикозуричних препаратів. Одночасний прийом препарату парацетамолу та алкогольних напоїв підвищує ризик розвитку ураження печінки та гострого панкреатиту. Кофеїн прискорює всмоктування ерготаміну. Не слід приймати препарат одночасно з кофеїновмісними продуктами. Кофеїн може посилювати виведення літію з організму, тому не рекомендується одночасне застосування препарату з літієвмісними препаратами.Спосіб застосування та дозиДля прийому всередину. Не перевищуйте вказану дозу! Слід застосовувати найменшу дозу, необхідну для досягнення ефекту протягом максимально короткого періоду часу! Мінімальний інтервал між прийомами препарату Солпадеїн Фаст повинен становити щонайменше 4 год. Дорослі (включаючи літніх) та діти віком від 12 років: По 1-2 таблетки, розчинені в половині склянки води, кожні 4-6 годин, при необхідності, але не більше 4 разів на добу. Максимальна добова доза – 8 таблеток. Максимальна тривалість безперервного застосування без консультації лікаря: 5 днів як знеболювальний та 3 дні як жарознижувальний засіб. При перевищенні рекомендованої дози препарату негайно зверніться за медичною допомогою, навіть якщо ви почуваєтеся добре. Передозування парацетамолу може спричинити печінкову недостатність. Особливі групи пацієнтів Пацієнти з порушенням функції нирок: Перед застосуванням Солпадеїну Фаст пацієнтам з порушенням функції нирок необхідно попередньо проконсультуватися з лікарем. Обмеження, пов'язані із застосуванням препаратів, що містять комбінацію кофеїну та парацетамолу, у пацієнтів з порушенням функції нирок переважно пов'язані із вмістом парацетамолу в лікарському препараті. Пацієнти з порушенням функції печінки: Перед застосуванням Солпадеїну Фаст пацієнтам з порушенням функції печінки необхідно попередньо проконсультуватися з лікарем. Обмеження, пов'язані із застосуванням препаратів, що містять комбінацію кофеїну та парацетамолу, у пацієнтів з порушенням функції печінки переважно пов'язані із вмістом парацетамолу в лікарському препараті.ПередозуванняСимптоми (обумовлені парацетамолом) Передозування парацетамолу може спричинити печінкову недостатність, яка може призвести до необхідності пересадки печінки або смерті. Крім того, спостерігається гострий панкреатит, що супроводжується печінковою дисфункцією та гепатотоксичністю. Гепатотоксичний ефект у дорослих проявляється при прийомі парацетамолу у кількості 10 г та більше. За наявності факторів, що впливають на токсичність парацетамолу для печінки, ураження печінки може виникати після прийому парацетамолу в кількості 5 г і більше. Перші ознаки передозування зазвичай виявляються після 24-48 годин і досягають максимального розвитку на 4-6 добу. Протягом перших 24 годин після передозування можуть виявитися такі симптоми: нудота, блювання, біль у шлунку, блідість шкірних покривів, анорексія. Через 1–2 доби визначаються ознаки ураження печінки (болючість у печінці, підвищення активності «печінкових» ферментів), можливий розвиток порушення вуглеводного обміну та метаболічного ацидозу. У тяжких випадках передозування внаслідок печінкової недостатності може розвинутись енцефалопатія (порушення функції мозку), кровотечі, гіпоглікемія, набряк мозку, аж до летального результату, необхідність трансплантації печінки, смерть. Також можливий розвиток гострої ниркової недостатності з гострим тубулярним некрозом, характерними ознаками якого є біль у ділянці нирок, гематурія (домішка крові або еритроцитів у сечі), протеїнурія (підвищений вміст білка в сечі), при цьому важке ураження печінки може бути відсутнім. Відзначалися випадки порушення серцевого ритму, панкреатиту. Лікування У разі підозри на передозування препаратом Солпадеїн Фаст, навіть за відсутності перших симптомів, необхідно припинити застосування препарату і негайно звернутися до лікаря для надання медичної допомоги. Протягом першої години після передозування, але не пізніше 4 годин, рекомендується промивання шлунка та прийом ентеросорбентів (активоване вугілля, поліфепан). Слід визначити концентрацію парацетамолу в плазмі крові, але не раніше ніж через 4 години після передозування (раніше результати недостовірні). Введення ацетилцистеїну протягом 24 годин після передозування. Максимальна захисна дія забезпечується протягом перших 8 годин після передозування, згодом ефективність антидоту різко падає. При необхідності вводять ацетилцистеїн внутрішньовенно. За відсутності блювоти до надходження пацієнта до стаціонару можливе застосування метіоніну. Необхідність проведення додаткових терапевтичних заходів (прийом метіоніну, внутрішньовенне введення ацетилцистеїну) визначається залежно від концентрації парацетамолу в плазмі крові, а також від часу, що пройшов після його прийому. Лікування пацієнтів із серйозними порушеннями функції печінки через 24 години після прийому парацетамолу повинно проводитися спільно з фахівцями токсикологічного центру або спеціалізованого відділення захворювань печінки. Симптоми (обумовлені кофеїном) Біль в епігастрії, блювання, часте сечовипускання, тахікардія, аритмія, стимуляція ЦНС (безсоння, неспокій, ажитація, тривога, підвищена нервово-рефлекторна збудливість, тремор та судоми). Слід враховувати, що виникнення клінічно значущих симптомів передозування кофеїну при прийомі препарату завжди пов'язане з важким ураженням печінки на тлі передозування парацетамолу. Лікування Специфічний антидот відсутній. Лікування включає підтримуючі заходи, наприклад, рясне питво та підтримання життєво важливих показників. Протягом від 1 години до 4 годин після передозування рекомендується прийом активованого вугілля. Для зменшення впливу кофеїну на функції ЦНС рекомендується введення седативних препаратів внутрішньовенно та антагоністів бета-адренорецепторів для зниження кардіотоксичного ефекту. Високі дози гідрокарбонату натрію можуть викликати симптоми з боку шлунково-кишкового тракту, включаючи нудоту і блювання. Крім цього, високі дози гідрокарбонату натрію можуть викликати гіпернатріємію. При підозрі на гіпернатріємію, пацієнт повинен контролювати рівень електролітів і проводити відповідне лікування.Запобіжні заходи та особливі вказівкиЯкщо при прийомі препарату поліпшення стану не спостерігається або головний біль стає постійним, необхідно звернутися до лікаря. Препарат Солпадеїн Фаст не слід застосовувати з іншими парацетамолсодержащими препаратами, оскільки спільний прийом препаратів може спричинити передозування парацетамолу. При передозуванні парацетамолу можливий розвиток печінкової недостатності, що може призвести до необхідності трансплантації печінки або смерті. Препарат Солпадеїн Фаст не слід приймати з харчовими продуктами, що містять кофеїн (чай, кава і т.д.), т.к. це може призвести до появи занепокоєння, тривожності, дратівливості, безсоння, головного болю, порушень з боку шлунково-кишкового тракту, тахікардії, серцевої аритмії. Пацієнти з дефіцитом глутатіону внаслідок розладу харчової поведінки, цистичного фіброзу, ВІЛ-інфекції, голодування, виснаження, схильні до передозування, тому необхідно дотримуватися запобіжних заходів і перед прийомом препарату рекомендується проконсультуватися з лікарем. Зареєстровані випадки розвитку печінкової недостатності/порушень функції печінки при невеликому передозуванні парацетамолу (5 г і більше) у пацієнтів з низьким рівнем глутатіону, зокрема у вкрай виснажених пацієнтів, які страждають на анорексію, хронічний алкоголізм або пацієнтів з низьким індексом маси тіла. Застосування препарату Солпадеїн Фаст пацієнтами з низьким рівнем глутатіону, наприклад, при сепсисі, може підвищувати ризик розвитку метаболічного ацидозу, що супроводжується симптомами прискореного дихання (почуття нестачі повітря, задишка), нудотою, блюванням, втратою апетиту. При одночасному прояві цих симптомів слід негайно звернутися до лікаря. Щоб уникнути токсичного ураження печінки, парацетамол не слід поєднувати з прийомом алкогольних напоїв, а також приймати особам, схильним до хронічного споживання алкоголю. Супутні захворювання печінки підвищують ризик подальшого пошкодження печінки під час прийому препарату Солпадеїн Фаст. При прийомі препарату пацієнти з неалкогольним цирозом печінки мають високий ризик передозування. У пацієнтів, які страждають на атопічну бронхіальну астму, полінози, є підвищений ризик розвитку алергічних реакцій. При проведенні аналізів на визначення сечової кислоти та вмісту глюкози у крові слід повідомити лікаря про прийом препарату. Препарат може змінити результати аналізів допінг-контролю спортсменів. Пацієнтам, які дотримуються дієти без солі або низької солі, при розрахунку добового споживання солі слід враховувати вміст натрію в таблетці (427 мг). Препарат містить сорбітол. Пацієнтам з непереносимістю фруктози не слід застосовувати цей препарат. Вплив на здатність до керування автотранспортом та управління механізмами Вплив препарату на здатність керувати автомобілем та механізмами малоймовірний.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
365,00 грн
143,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. речовини: Парацетамол - 500,00 мг; Кофеїн – 65,00 мг; Допоміжні речовини: Крохмаль прежелатинізований – 50,00 мг; Крохмаль кукурудзяний – 41,40 мг; Повідон (До 22,5 - 27,0) - 2,00 мг; Калію сорбат - 0,60 мг; Тальк – 15,00 мг; Стеаринова кислота – 5,00 мг; Кроскармеллоза натрію – 10,00 мг; Крохмаль прежелатинізований – 50,00 мг; Крохмаль кукурудзяний – 41,40 мг; Плівкова оболонка: Гіпромелоза – 5,00 мг; Тріацетин – 1,00 мг. По 12 таблеток у блістер ПВХ/алюмінієвий. По 1 або 2 блістери разом з інструкцією із застосування поміщають у картонну пачку.Опис лікарської формиБілі, покриті плівковою оболонкою, таблетки капсулоподібної форми із плоским краєм. На одній стороні таблетки у вигляді тиснення нанесений знак у вигляді трикутника та "+".Фармакотерапевтична групаАналгезуючий засіб комбінований (аналгезуючий ненаркотичний засіб + психостимулюючий засіб).ФармакокінетикаВсмоктування та розподіл Парацетамол швидко та практично повністю всмоктується із шлунково-кишкового тракту. Розподіл у рідинах організму відносно рівномірний. При терапевтичних концентраціях зв'язування парацетамолу з білками плазми мінімальне. Кофеїн повністю і швидко всмоктується із шлунково-кишкового тракту та розподіляється по всьому організму. Метаболізм Парацетамол метаболізується в печінці та виводиться нирками у вигляді глюкуронідних та сульфатних метаболітів менше, ніж на 5% виводиться у вигляді незмінного парацетамолу. Кофеїн майже повністю метаболізується у печінці шляхом окислення та деметилювання у вигляді метаболітів, які виводяться нирками. Виведення Середній період напіввиведення парацетамолу прийому терапевтичної дози становить близько 2-3 год. Середній період напіввиведення кофеїну прийому терапевтичної дози становить близько 4-9 год.ФармакодинамікаПарацетамол Парацетамол блокує циклооксигеназу (ЦОГ) у клітинах ЦНС, впливаючи на центри болю та терморегуляції (у запалених тканинах клітинні пероксидази нейтралізують вплив парацетамолу на ЦОГ), що пояснює практично повну відсутність протизапального ефекту. Відсутність впливу на синтез простагландинів у периферичних тканинах обумовлює відсутність у нього негативного впливу на водно-сольовий обмін (затримка натрію та води) та слизову оболонку шлунково-кишкового тракту. Кофеїн Стимулює психомоторні центри головного мозку, виявляє аналептичну дію, посилює ефект анальгетиків, усуває сонливість та почуття втоми, підвищує фізичну та розумову працездатність.Показання до застосуванняПрепарат Солпадеїн Фаст застосовують у дорослих та дітей старше 12 років як знеболюючий засіб (при больовому синдромі слабкої та помірної інтенсивності) при: зубного болю, у тому числі при видаленні зубів та після проведення стоматологічних втручань; головного болю та мігрені; біль у горлі; болі у м'язах та суглобах; біль, зумовлений остеоартритом; болях у попереку; невралгії; хворобливих менструаціях (дисменореї). Як симптоматичне лікування для зниження підвищеної температури тіла при: гострі респіраторні та гострі респіраторні вірусні захворювання, у тому числі грип; після проведення вакцинації.Протипоказання до застосуванняПідвищена чутливість до парацетамолу, кофеїну чи будь-якого іншого компонента препарату; Порушення функції печінки та нирок тяжкого ступеня; Артеріальна гіпертензія; Глаукома, порушення сну; Дитячий вік віком до 12 років; Вагітність та лактація; Епілепсія; Одночасне застосування з іншими лікарськими засобами, що містять парацетамол. З обережністю: Доброякісні гіпербілірубінемії (зокрема синдром Жильбера). Вірусний гепатит. Алкогольна хвороба печінки. Хронічний алкоголізм. Дефіцит глюкозо-6-фосфатдегідрогенази. Порушення функції печінки та нирок легкого та середнього ступеня тяжкості. За наявності будь-якого з перелічених захворювань/станів/факторів ризику перед прийомом препарату необхідно проконсультуватися з лікарем.Вагітність та лактаціяВагітність У дослідженнях на тваринах і людях не було виявлено жодного ризику застосування парацетамолу під час вагітності або негативного впливу на внутрішньоутробний розвиток плода, проте застосування кофеїну може збільшувати ризик мимовільного аборту або народження дитини з низькою масою тіла, тому препарат Солпадеїн Фаст не рекомендується застосовувати у час вагітності. Період грудного вигодовування Парацетамол проникає через плацентарний бар'єр та у грудне молоко. У дослідженнях на людях був виявлено будь-якого негативного на організм дитини при грудному вигодовуванні. Кофеїн проникає в грудне молоко і може чинити стимулюючу дію на дитину, яка перебуває на грудному вигодовуванні, тому препарат Солпадеїн Фаст не рекомендується застосовувати в період лактації.Побічна діяУ рекомендованих дозах препарат добре переноситься. Нижченаведені небажані реакції виявлені спонтанно в ході післяреєстраційного застосування препарату. Небажані реакції класифіковані за системами організму та відповідно до частоти розвитку. Частота розвитку небажаних реакцій визначається таким чином: дуже часто (≥ 1/10), часто (≥ 1/100 та Парацетамол Порушення з боку крові та лімфатичної системи: Дуже рідко: тромбоцитопенія, лейкопенія, панцитопенія, метгемоглобінемія, агранулоцитоз, гемолітична анемія. Порушення з боку імунної системи: Дуже рідко: анафілаксія, шкірні реакції гіперчутливості, включаючи висипи на шкірі, свербіж, кропив'янку, ангіоневротичний набряк (набряк Квінке), синдром Стівенса-Джонсона. Порушення з боку дихальної системи, органів грудної клітки та середостіння: Дуже рідко: бронхоспазм у пацієнтів з підвищеною чутливістю до ацетилсаліцилової кислоти та непереносимістю інших нестероїдних протизапальних препаратів. Порушення з боку печінки та жовчовивідних шляхів: Дуже рідко: порушення функції печінки. При тривалому застосуванні препарату у високих дозах підвищується ймовірність гепатотоксичної дії, нефротоксичної дії та панцитопенії. У разі тривалого застосування препарату потрібний контроль картини крові. Кофеїн Порушення з боку нервової системи: Частота невідома: підвищена збудливість, порушення сну, безсоння, запаморочення, головний біль. Порушення з боку судин: Частота невідома: тахікардія. Порушення з боку шлунково-кишкового тракту: Частота невідома: диспепсичні розлади (в т.ч. нудота, біль у епігастрії). При застосуванні препарату Солпадеїн Фаст не рекомендується прийом кофеїновмісних продуктів, т.к. це збільшує ризик появи таких небажаних ефектів, як безсоння, дратівливість, тривожність, біль голови, порушення з боку шлунково-кишкового тракту, тахікардія, серцева аритмія. При виникненні будь-якої з перелічених небажаних реакцій припиніть прийом препарату та негайно зверніться до лікаря.Взаємодія з лікарськими засобамиЯкщо пацієнт приймає інші лікарські препарати, до початку прийому Солпадеїну Фаст слід звернутися за консультацією до лікаря. При регулярному прийомі протягом тривалого часу препарат посилює дію непрямих антикоагулянтів (варфарин та інші кумарини), що збільшує ризик кровотечі. Епізодичний прийом разової дози препарату не впливає на дію непрямих антикоагулянтів. Посилює дію інгібіторів МАО. Барбітурати, карбамазепін, фенітоїн, дифенін, примідон та інші протисудомні засоби, етанол, рифампіцин, зидовудин, флумецинол, фенілбутазон, бутадіон, препарати звіробою продірявленого та інші індуктори мікросомального окиснення збільшують продукцію (5 г і більше). Інгібітори мікросомальних ферментів печінки (циметидин) знижують ризик гепатотоксичної дії. Під дією парацетамолу час виведення левоміцетину (хлорамфеніколу) збільшується у 5 разів, внаслідок чого зростає ризик отруєння левоміцетином (хлорамфеніколом). Метоклопрамід і домперидон збільшують, а колестірамін знижує швидкість всмоктування парацетамолу. Препарат може знижувати ефективність урикозуричних препаратів. Тривале спільне застосування парацетамолу та інших нестероїдних протизапальних засобів підвищує ризик розвитку "анальгетичної" нефропатії та ниркового папілярного некрозу, настання термінальної стадії ниркової недостатності. Одночасне тривале призначення парацетамолу у високих дозах та саліцилатів підвищує ризик розвитку раку нирок або сечового міхура. Спільне введення флуклоксациліну з парацетамолом може призвести до метаболічного ацидозу, особливо у пацієнтів з факторами ризику виснаження глутатіону, такими як сепсис, неповноцінне харчування або хронічний алкоголізм. Одночасний прийом препарату парацетамолу та алкогольних напоїв підвищує ризик розвитку ураження печінки та гострого панкреатиту. Кофеїн прискорює всмоктування ерготаміну. Не слід приймати препарат одночасно з кофеїновмісними продуктами.Спосіб застосування та дозиДля прийому всередину. Не перевищуйте вказану дозу! Слід застосовувати найменшу дозу, потрібну для досягнення ефекту! Мінімальний інтервал між прийомами препарату Солпадеїн Фаст повинен становити 4 год. Дорослі (включаючи літніх) та діти віком від 12 років: 1-2 таблетки до 4х разів на добу, при необхідності. Інтервал між прийомами повинен становити не менше 4-х годин. Максимальна разова доза – 2 таблетки, максимальна добова доза – 8 таблеток. Препарат не рекомендується застосовувати більше 5 днів як знеболюючий засіб і більше 3 днів як жарознижувальний засіб без призначення та спостереження лікаря. Збільшення тривалості прийому препарату можливе лише під наглядом лікаря. При перевищенні рекомендованої дози препарату негайно зверніться за медичною допомогою, навіть якщо ви почуваєтеся добре. Передозування парацетамолу може спричинити печінкову недостатність. Особливі групи пацієнтів Пацієнти з порушенням функції нирок: Перед застосуванням Солпадеїну Фаст пацієнтам з порушенням функції нирок необхідно попередньо проконсультуватися з лікарем. Обмеження, пов'язані із застосуванням препаратів, що містять комбінацію кофеїну та парацетамолу, у пацієнтів з порушенням функції нирок переважно пов'язані із вмістом парацетамолу в лікарському препараті. Пацієнти з порушенням функції печінки: Перед застосуванням Солпадеїну Фаст пацієнтам з порушенням функції печінки необхідно попередньо проконсультуватися з лікарем. Обмеження, пов'язані із застосуванням препаратів, що містять комбінацію кофеїну та парацетамолу, у пацієнтів з порушенням функції печінки переважно пов'язані із вмістом парацетамолу в лікарському препараті.ПередозуванняСимптоми (обумовлені парацетамолом) При передозуванні парацетамолу можливий розвиток печінкової недостатності, що може призвести до необхідності трансплантації печінки або смерті. Гепатотоксичний ефект у дорослих проявляється при прийомі парацетамолу у кількості 10 г та більше. За наявності факторів, що впливають на токсичність парацетамолу для печінки (див. розділи "Взаємодія з іншими лікарськими засобами", "Особливі вказівки), ураження печінки може виникати після прийому парацетамолу в кількості 5 г і більше. При тривалому застосуванні препарату з перевищенням рекомендованої дози препарат може мати нефротоксичну дію (ниркова колька, неспецифічна бактеріурія, інтерстиціальний нефрит, папілярний некроз). Протягом перших 24 годин після передозування можуть виявитися такі симптоми: нудота, блювання, біль у шлунку, блідість шкірних покривів, анорексія, метаболічний ацидоз. Через 1-2 доби визначаються ознаки ураження печінки (болючість в області печінки, підвищення активності "печінкових" ферментів), можливий розвиток порушення вуглеводного обміну та метаболічного ацидозу. У тяжких випадках передозування внаслідок печінкової недостатності може розвинутись енцефалопатія (порушення функції мозку), кровотечі, гіпоглікемія, набряк мозку, аж до летального результату, необхідність трансплантації печінки, смерть. Також можливий розвиток гострої ниркової недостатності з гострим тубулярним некрозом, характерними ознаками якого є біль у ділянці нирок, гематурія (домішка крові або еритроцитів у сечі), протеїнурія (підвищений вміст білка в сечі), при цьому важке ураження печінки може бути відсутнім. Відзначалися випадки порушення серцевого ритму, панкреатиту. Лікування У разі підозри на передозування препаратом Солпадеїн Фаст, навіть за відсутності перших симптомів, необхідно припинити застосування препарату і негайно звернутися до лікаря для надання медичної допомоги. Протягом першої години після передозування, але не пізніше 4 годин, рекомендується промивання шлунка та прийом ентеросорбентів (активоване вугілля, поліфепан). Слід визначити концентрацію парацетамолу в плазмі крові, але не раніше ніж через 4 години після передозування (раніше результати недостовірні). Введення ацетилцистеїну протягом 24 годин після передозування. Максимальна захисна дія забезпечується протягом перших 8 годин після передозування, згодом ефективність антидоту різко падає. При необхідності вводять ацетилцистеїн внутрішньовенно. За відсутності блювоти до надходження пацієнта до стаціонару можливе застосування метіоніну. Необхідність проведення додаткових терапевтичних заходів (прийом метіоніну, внутрішньовенне введення ацетилцистеїну) визначається залежно від концентрації парацетамолу в плазмі крові, а також від часу, що пройшов після його прийому. Лікування пацієнтів із серйозними порушеннями функції печінки через 24 години після прийому парацетамолу повинно проводитися спільно з фахівцями токсикологічного центру або спеціалізованого відділення захворювань печінки. Симптоми (обумовлені кофеїном) Біль в епігастрії, блювання, часте сечовипускання, тахікардія, аритмія, стимуляція ЦНС (безсоння, неспокій, ажитація, тривога, підвищена нервово-рефлекторна збудливість, тремор та судоми). Слід враховувати, що виникнення клінічно значущих симптомів передозування кофеїну при прийомі препарату завжди пов'язане з важким ураженням печінки на тлі передозування парацетамолу. Лікування Специфічний антидот відсутній. Лікування включає підтримуючі заходи, наприклад, рясне питво та підтримання життєво важливих показників. Протягом від 1 години до 4 годин після передозування рекомендується прийом активованого вугілля. Для зменшення впливу кофеїну на функції ЦНС рекомендується введення седативних препаратів внутрішньовенно та антагоністів бета-адренорецепторів для зниження кардіотоксичного ефекту.Запобіжні заходи та особливі вказівкиДані щодо впливу препарату на фертильність відсутні. Якщо при прийомі препарату поліпшення стану не спостерігається або головний біль стає постійним, необхідно звернутися до лікаря. Препарат Солпадеїн Фаст не слід застосовувати з іншими парацетамолсодержащими препаратами, оскільки спільний прийом препаратів може спричинити передозування парацетамолу. При передозуванні парацетамолу можливий розвиток печінкової недостатності, що може призвести до необхідності трансплантації печінки або смерті. Препарат Солпадеїн Фаст не слід приймати з харчовими продуктами, що містять кофеїн (чай, кава і т.д.), т.к. це може призвести до появи занепокоєння, тривожності, дратівливості, безсоння, головного болю, порушень з боку шлунково-кишкового тракту, тахікардії, серцевої аритмії. Пацієнти з дефіцитом глутатіону внаслідок розладу харчової поведінки, дієтичного фіброзу, ВІЛ-інфекції, голодування, виснаження, схильні до передозування, тому необхідно дотримуватися запобіжних заходів і перед прийомом препарату рекомендується проконсультуватися з лікарем. Зареєстровані випадки розвитку печінкової недостатності/порушень функції печінки при невеликому передозуванні парацетамолу (5 г і більше) у пацієнтів з низьким рівнем глутатіону, зокрема у вкрай виснажених пацієнтів, які страждають на анорексію, хронічний алкоголізм або пацієнтів з низьким індексом маси тіла. Застосування препарату Солпадеїн Фаст пацієнтами з низьким рівнем глутатіону, наприклад, при сепсисі, може підвищувати ризик розвитку метаболічного ацидозу, що супроводжується симптомами прискореного дихання (почуття нестачі повітря, задишка), нудотою, блюванням, втратою апетиту. При одночасному прояві цих симптомів слід негайно звернутися до лікаря. ДО УБЕЖЕННЯ ТОКСИЧНОГО УРАЖЕННЯ ДРУКУ ПАРАЦЕТАМОЛ НЕ Слід поєднувати з прийомом алкогольних напоїв, а також приймати особам, складеним до ХРОНІЧНОГО. Супутні захворювання печінки підвищують ризик подальшого пошкодження печінки під час прийому препарату Солпадеїн Фаст. При прийомі препарату пацієнти з неалкогольним цирозом печінки мають високий ризик передозування. У хворих, які страждають на атопічну бронхіальну астму, полінози, є підвищений ризик розвитку алергічних реакцій. При проведенні аналізів на визначення сечової кислоти та вмісту глюкози у крові слід повідомити лікаря про прийом препарату. Препарат може змінити результати аналізу допінг-контролю спортсменів. Вплив на здатність до керування автотранспортом та управління механізмами Вплив препарату на здатність керувати автомобілем та механізмами малоймовірний.Умови відпустки з аптекБез рецептаВідео на цю тему
267,00 грн
146,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. Кофеїн (безводний) - 65,0 мг; Парацетамол – 500,0 мг; Допоміжні речовини: Натрію гідрокарбонат – 1342,0 мг; Лимонна кислота (безводна) – 925,0 мг; Натрію карбонат (безводний) – 134,2 мг; Сорбітол – 50,0 мг; Натрію сахаринат – 10,0 мг; Повідон (К-25) – 1,0 мг; Диметикон – 1,0 мг; Натрію лаурилсульфат – 0,10 мг. У виробництві використовується очищена вода, яка видаляється в процесі виробництва. Пігулки розчинні, 65 мг +500 мг. Первинна упаковка По 4 таблетки в ламінований стрип (папір/поліетилен/фольга алюмінієва/поліетилен). Вторинна упаковка 6 стрипів по 4 таблетки разом із інструкцією із застосування в картонну пачку. На вторинній упаковці допускається наявність контролю першого розтину.Опис лікарської формиКруглі плоскоциліндричні пігулки білого або майже білого кольору, гладкі, з фаскою та ризиком на одній стороні.Фармакотерапевтична групаЗнеболюючий та жарознижувальний засіб.ФармакокінетикаВсмоктування та розподіл Парацетамол швидко та практично повністю всмоктується із шлунково-кишкового тракту. Розподіл у рідинах організму відносно рівномірний. При терапевтичних концентраціях зв'язування парацетамолу із білками плазми мінімальне. Не відзначається насичення процесів виведення парацетамолу з подальшими ризиками збільшення періоду напіввиведення та токсичності. Взаємодії активних речовин не наголошувалося. Кофеїн повністю і швидко всмоктується із шлунково-кишкового тракту. Максимальні концентрації досягаються через 5–120 хв залежно від дози, стану пацієнта та супутніх препаратів. Ознак пресистемного метаболізму зареєстровано був. Кофеїн активно розподіляється по всьому організмі. Середнє зв'язування кофеїну з білками плазми становить близько 35%. Препарат містить гідрокарбонат натрію, що сприяє всмоктуванню препарату. Згідно з даними клінічних досліджень, всмоктування парацетамолу та кофеїну проходить швидше протягом перших 60 хв (зниження Tmax та збільшення AUC0-10год) порівняно з препаратом Солпадеїн Фаст, таблетки, вкриті плівковою оболонкою. Метаболізм Парацетамол метаболізується в печінці та виводиться нирками у вигляді глюкуронідних та сульфатних метаболітів; менше, ніж на 5 % виводиться у вигляді незмінного парацетамолу. Кофеїн майже повністю (~99 %) метаболізується в печінці шляхом окислення та деметилювання до різних ксантинових похідних, що виводяться нирками. Ізофермент печінкового цитохрому Р450 CYP1A2 бере участь у ферментному метаболізмі кофеїну. Виведення У дорослих пацієнтів виведення кофеїну майже повністю відбувається за рахунок печінкового метаболізму. Лише невелика кількість (1-2%) прийнятої дози кофеїну у людей виводиться у незмінній формі нирками. У дорослих відзначається індивідуальна варіабельність швидкості виведення. Середній період напіввиведення крові кофеїну при прийомі терапевтичної дози становить близько 4,9 год, з діапазоном 1,9-12,2 год.ФармакодинамікаПрепарат Солпадеїн Фаст має знеболювальну та жарознижувальну дію. Препарат містить комбінацію двох активних інгредієнтів: парацетамолу та кофеїну. Парацетамол Парацетамол блокує циклооксигеназу (ЦОГ) у центральній нервовій системі, впливаючи на центри болю та терморегуляції (у запалених тканинах клітинні пероксидази нейтралізують вплив парацетамолу на ЦОГ), що пояснює практично повну відсутність протизапального ефекту. Відсутність впливу на синтез простагландинів у периферичних тканинах зумовлює відсутність у нього негативного впливу на водно-сольовий обмін (затримка натрію та води) та слизову оболонку шлунково-кишкового тракту. Дана властивість парацетамолу робить препарат особливо відповідним пацієнтам із захворюваннями шлунково-кишкового тракту в анамнезі (наприклад, пацієнтам із шлунково-кишковими кровотечами в анамнезі або пацієнтам похилого віку) або пацієнтам, які приймають супутнє медикаментозне лікування,при якому інгібування периферичних простагландинів може бути небажаним. Кофеїн Знеболювальна ад'ювантна дія кофеїну обумовлена наступними механізмами: блокадою периферичної проноцицептивної дії аденозину, активацією центральних норадренергічних шляхів, що є ендогенною системою пригнічення болю, та стимуляцією ЦНС з подальшою модуляцією ефективного компонента болю. Кофеїн посилює дію парацетамолу та скорочує час до настання знеболювального ефекту. Клінічні дані показали, що комбінація парацетамолу – кофеїну забезпечує більш ефективне полегшення болю порівняно з просто парацетамолом (р ≤ 0,05). Також кофеїн стимулює психомоторні центри головного мозку, виявляє аналептичну дію, посилює ефект анальгетиків, усуває сонливість та почуття втоми, підвищує фізичну та розумову працездатність. Натрію гідрокарбонат не має знеболювального ефекту.Показання до застосуванняПрепарат Солпадеїн Фаст застосовують у дорослих та дітей старше 12 років. Як знеболювальні засоби (при больовому синдромі слабкої та помірної інтенсивності) при: зубного болю, у тому числі при видаленні зубів та після проведення стоматологічних втручань; головного болю та мігрені; біль у горлі; біль у м'язах і суглобах, включаючи біль у попереку; біль, зумовлений остеоартритом; вушного болю (оталгії); невралгії; хворобливих менструаціях (дисменореї). Як симптоматичне лікування для зниження підвищеної температури тіла при: гострі респіраторні та гострі респіраторні вірусні захворювання, у тому числі грип; після проведення вакцинації.Протипоказання до застосуванняПідвищена чутливість до парацетамолу, кофеїну чи будь-якого іншого компонента препарату; Порушення функції печінки та нирок тяжкого ступеня; Артеріальна гіпертензія; Глаукома, порушення сну; Дитячий вік віком до 12 років; Вагітність та грудне вигодовування; Епілепсія; Дефіцит сахарази/ізомальтази, непереносимість фруктози, глюкозогалактозна мальабсорбція, т.к. препарат містить сорбітол. Одночасне застосування з іншими лікарськими препаратами, що містять парацетамол, літій, а також з кофеїновмісними напоями. З ОБЕРЕЖНІСТЮ Доброякісні гіпербілірубінемії (зокрема синдром Жильбера). Вірусний гепатит. Алкогольна хвороба печінки. Хронічний алкоголізм. Дефіцит глюкозо-6-фосфату дегідрогенази. Порушення функції печінки та нирок легкого та середнього ступеня тяжкості; Наявність тяжких інфекцій, т.к. Прийом препарату може збільшити ризик метаболічного ацидозу. Застосування у пацієнтів з дефіцитом глутатіону (зокрема, у вкрай виснажених пацієнтів, які страждають на анорексію, або пацієнтів з низьким індексом маси тіла). За наявності будь-якого з перелічених захворювань/станів/факторів ризику перед прийомом препарату необхідно проконсультуватися з лікарем.Вагітність та лактаціяВагітність Застосування препарату під час вагітності не рекомендується! Парацетамол Слід приймати найменшу дозу, необхідну для досягнення ефекту протягом максимально короткого періоду часу. Кофеїн Застосування кофеїну може збільшувати ризик мимовільного аборту, тому його застосування не рекомендується під час вагітності. Період грудного вигодовування Застосування препарату під час грудного вигодовування не рекомендується! Парацетамол Парацетамол виділяється з грудним молоком, але у клінічно не значній кількості при застосуванні у рекомендованих дозах. Кофеїн Кофеїн проникає в грудне молоко і може чинити стимулюючу дію на дитину, яка перебуває на грудному вигодовуванні, проте значуща токсичність не відзначалася.Побічна діяУ рекомендованих дозах препарат добре переноситься. Нижченаведені небажані реакції виявлені спонтанно в ході післяреєстраційного застосування препарату. Небажані реакції класифіковані за системами організму та відповідно до частоти розвитку. Частота розвитку небажаних реакцій визначається таким чином: дуже часто (≥ 1/10), часто (≥ 1/100 та Парацетамол Порушення з боку крові та лімфатичної системи - Дуже рідко: тромбоцитопенія, лейкопенія, метгемоглобінемія, агранулоцитоз, гемолітична анемія. Порушення з боку імунної системи - Дуже рідко: анафілаксія, шкірні реакції гіперчутливості, включаючи висипи на шкірі, ангіоневротичний набряк (набряк Квінке), синдром Стівенса - Джонсона, токсичний епідермальний некроліз. Порушення з боку дихальної системи, органів грудної клітки та середостіння - Дуже рідко: бронхоспазм у пацієнтів з підвищеною чутливістю до ацетилсаліцилової кислоти та непереносимістю інших нестероїдних протизапальних препаратів. Порушення з боку печінки та жовчовивідних шляхів - Дуже рідко: порушення функції печінки. При тривалому застосуванні препарату у високих дозах підвищується ймовірність гепатотоксичної дії, нефротоксичної дії та панцитопенії. У разі тривалого застосування препарату потрібний контроль картини крові. Кофеїн Порушення з боку центральної нервової системи - Дуже рідко: запаморочення, біль голови. Порушення серця - Дуже рідко: відчуття серцебиття. Порушення з боку психіки - Дуже рідко: безсоння, занепокоєння, тривожність, дратівливість, нервозність. Порушення з боку шлунково-кишкового тракту - Дуже рідко: шлунково-кишкові розлади. При застосуванні препарату Солпадеїн Фаст не рекомендується прийом кофеїновмісних продуктів, т.к. це збільшує ризик появи таких небажаних реакцій, як безсоння, дратівливість, тривожність, біль голови, порушення з боку шлунково-кишкового тракту, тахікардія, серцева аритмія. При виникненні будь-якої з перелічених небажаних реакцій припиніть прийом препарату і негайно зверніться до лікаря.Взаємодія з лікарськими засобамиЯкщо пацієнт приймає інші лікарські препарати, до початку прийому Солпадеїну Фаст слід звернутися за консультацією до лікаря. При регулярному прийомі протягом тривалого часу препарат посилює дію непрямих антикоагулянтів (варфарин та інші кумарини), що збільшує ризик кровотечі. Епізодичний прийом разової дози препарату не впливає на дію непрямих антикоагулянтів. Посилює дію інгібіторів МАО. Барбітурати, карбамазепін, фенітоїн, примідон та інші протисудомні засоби, етанол, рифампіцин, фенілбутазон, бутадіон, препарати звіробою продірявленого та інші індуктори мікросомального окиснення збільшують продукцію гідроксильованих активних метаболітів, обумовлюючи більш . Інгібітори мікросомальних ферментів печінки (циметидин) знижують ризик гепатотоксичної дії. Під дією парацетамолу час виведення левоміцетину (хлорамфеніколу) збільшується у 5 разів, внаслідок чого зростає ризик отруєння левоміцетином (хлорамфеніколом). Метоклопрамід і домперидон збільшують, а колестірамін знижує швидкість всмоктування парацетамолу. Препарат може знижувати ефективність урикозуричних препаратів. Одночасний прийом препарату парацетамолу та алкогольних напоїв підвищує ризик розвитку ураження печінки та гострого панкреатиту. Кофеїн прискорює всмоктування ерготаміну. Не слід приймати препарат одночасно з кофеїновмісними продуктами. Кофеїн може посилювати виведення літію з організму, тому не рекомендується одночасне застосування препарату з літієвмісними препаратами.Спосіб застосування та дозиДля прийому всередину. Не перевищуйте вказану дозу! Слід застосовувати найменшу дозу, необхідну для досягнення ефекту протягом максимально короткого періоду часу! Мінімальний інтервал між прийомами препарату Солпадеїн Фаст повинен становити щонайменше 4 год. Дорослі (включаючи літніх) та діти віком від 12 років: По 1-2 таблетки, розчинені в половині склянки води, кожні 4-6 годин, при необхідності, але не більше 4 разів на добу. Максимальна добова доза – 8 таблеток. Максимальна тривалість безперервного застосування без консультації лікаря: 5 днів як знеболювальний та 3 дні як жарознижувальний засіб. При перевищенні рекомендованої дози препарату негайно зверніться за медичною допомогою, навіть якщо ви почуваєтеся добре. Передозування парацетамолу може спричинити печінкову недостатність. Особливі групи пацієнтів Пацієнти з порушенням функції нирок: Перед застосуванням Солпадеїну Фаст пацієнтам з порушенням функції нирок необхідно попередньо проконсультуватися з лікарем. Обмеження, пов'язані із застосуванням препаратів, що містять комбінацію кофеїну та парацетамолу, у пацієнтів з порушенням функції нирок переважно пов'язані із вмістом парацетамолу в лікарському препараті. Пацієнти з порушенням функції печінки: Перед застосуванням Солпадеїну Фаст пацієнтам з порушенням функції печінки необхідно попередньо проконсультуватися з лікарем. Обмеження, пов'язані із застосуванням препаратів, що містять комбінацію кофеїну та парацетамолу, у пацієнтів з порушенням функції печінки переважно пов'язані із вмістом парацетамолу в лікарському препараті.ПередозуванняСимптоми (обумовлені парацетамолом) Передозування парацетамолу може спричинити печінкову недостатність, яка може призвести до необхідності пересадки печінки або смерті. Крім того, спостерігається гострий панкреатит, що супроводжується печінковою дисфункцією та гепатотоксичністю. Гепатотоксичний ефект у дорослих проявляється при прийомі парацетамолу у кількості 10 г та більше. За наявності факторів, що впливають на токсичність парацетамолу для печінки, ураження печінки може виникати після прийому парацетамолу в кількості 5 г і більше. Перші ознаки передозування зазвичай виявляються після 24-48 годин і досягають максимального розвитку на 4-6 добу. Протягом перших 24 годин після передозування можуть виявитися такі симптоми: нудота, блювання, біль у шлунку, блідість шкірних покривів, анорексія. Через 1–2 доби визначаються ознаки ураження печінки (болючість у печінці, підвищення активності «печінкових» ферментів), можливий розвиток порушення вуглеводного обміну та метаболічного ацидозу. У тяжких випадках передозування внаслідок печінкової недостатності може розвинутись енцефалопатія (порушення функції мозку), кровотечі, гіпоглікемія, набряк мозку, аж до летального результату, необхідність трансплантації печінки, смерть. Також можливий розвиток гострої ниркової недостатності з гострим тубулярним некрозом, характерними ознаками якого є біль у ділянці нирок, гематурія (домішка крові або еритроцитів у сечі), протеїнурія (підвищений вміст білка в сечі), при цьому важке ураження печінки може бути відсутнім. Відзначалися випадки порушення серцевого ритму, панкреатиту. Лікування У разі підозри на передозування препаратом Солпадеїн Фаст, навіть за відсутності перших симптомів, необхідно припинити застосування препарату і негайно звернутися до лікаря для надання медичної допомоги. Протягом першої години після передозування, але не пізніше 4 годин, рекомендується промивання шлунка та прийом ентеросорбентів (активоване вугілля, поліфепан). Слід визначити концентрацію парацетамолу в плазмі крові, але не раніше ніж через 4 години після передозування (раніше результати недостовірні). Введення ацетилцистеїну протягом 24 годин після передозування. Максимальна захисна дія забезпечується протягом перших 8 годин після передозування, згодом ефективність антидоту різко падає. При необхідності вводять ацетилцистеїн внутрішньовенно. За відсутності блювоти до надходження пацієнта до стаціонару можливе застосування метіоніну. Необхідність проведення додаткових терапевтичних заходів (прийом метіоніну, внутрішньовенне введення ацетилцистеїну) визначається залежно від концентрації парацетамолу в плазмі крові, а також від часу, що пройшов після його прийому. Лікування пацієнтів із серйозними порушеннями функції печінки через 24 години після прийому парацетамолу повинно проводитися спільно з фахівцями токсикологічного центру або спеціалізованого відділення захворювань печінки. Симптоми (обумовлені кофеїном) Біль в епігастрії, блювання, часте сечовипускання, тахікардія, аритмія, стимуляція ЦНС (безсоння, неспокій, ажитація, тривога, підвищена нервово-рефлекторна збудливість, тремор та судоми). Слід враховувати, що виникнення клінічно значущих симптомів передозування кофеїну при прийомі препарату завжди пов'язане з важким ураженням печінки на тлі передозування парацетамолу. Лікування Специфічний антидот відсутній. Лікування включає підтримуючі заходи, наприклад, рясне питво та підтримання життєво важливих показників. Протягом від 1 години до 4 годин після передозування рекомендується прийом активованого вугілля. Для зменшення впливу кофеїну на функції ЦНС рекомендується введення седативних препаратів внутрішньовенно та антагоністів бета-адренорецепторів для зниження кардіотоксичного ефекту. Високі дози гідрокарбонату натрію можуть викликати симптоми з боку шлунково-кишкового тракту, включаючи нудоту і блювання. Крім цього, високі дози гідрокарбонату натрію можуть викликати гіпернатріємію. При підозрі на гіпернатріємію, пацієнт повинен контролювати рівень електролітів і проводити відповідне лікування.Запобіжні заходи та особливі вказівкиЯкщо при прийомі препарату поліпшення стану не спостерігається або головний біль стає постійним, необхідно звернутися до лікаря. Препарат Солпадеїн Фаст не слід застосовувати з іншими парацетамолсодержащими препаратами, оскільки спільний прийом препаратів може спричинити передозування парацетамолу. При передозуванні парацетамолу можливий розвиток печінкової недостатності, що може призвести до необхідності трансплантації печінки або смерті. Препарат Солпадеїн Фаст не слід приймати з харчовими продуктами, що містять кофеїн (чай, кава і т.д.), т.к. це може призвести до появи занепокоєння, тривожності, дратівливості, безсоння, головного болю, порушень з боку шлунково-кишкового тракту, тахікардії, серцевої аритмії. Пацієнти з дефіцитом глутатіону внаслідок розладу харчової поведінки, цистичного фіброзу, ВІЛ-інфекції, голодування, виснаження, схильні до передозування, тому необхідно дотримуватися запобіжних заходів і перед прийомом препарату рекомендується проконсультуватися з лікарем. Зареєстровані випадки розвитку печінкової недостатності/порушень функції печінки при невеликому передозуванні парацетамолу (5 г і більше) у пацієнтів з низьким рівнем глутатіону, зокрема у вкрай виснажених пацієнтів, які страждають на анорексію, хронічний алкоголізм або пацієнтів з низьким індексом маси тіла. Застосування препарату Солпадеїн Фаст пацієнтами з низьким рівнем глутатіону, наприклад, при сепсисі, може підвищувати ризик розвитку метаболічного ацидозу, що супроводжується симптомами прискореного дихання (почуття нестачі повітря, задишка), нудотою, блюванням, втратою апетиту. При одночасному прояві цих симптомів слід негайно звернутися до лікаря. Щоб уникнути токсичного ураження печінки, парацетамол не слід поєднувати з прийомом алкогольних напоїв, а також приймати особам, схильним до хронічного споживання алкоголю. Супутні захворювання печінки підвищують ризик подальшого пошкодження печінки під час прийому препарату Солпадеїн Фаст. При прийомі препарату пацієнти з неалкогольним цирозом печінки мають високий ризик передозування. У пацієнтів, які страждають на атопічну бронхіальну астму, полінози, є підвищений ризик розвитку алергічних реакцій. При проведенні аналізів на визначення сечової кислоти та вмісту глюкози у крові слід повідомити лікаря про прийом препарату. Препарат може змінити результати аналізів допінг-контролю спортсменів. Пацієнтам, які дотримуються дієти без солі або низької солі, при розрахунку добового споживання солі слід враховувати вміст натрію в таблетці (427 мг). Препарат містить сорбітол. Пацієнтам з непереносимістю фруктози не слід застосовувати цей препарат. Вплив на здатність до керування автотранспортом та управління механізмами Вплив препарату на здатність керувати автомобілем та механізмами малоймовірний.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
798,00 грн
754,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. Активна речовина: цефдиторен (у формі цефдиторену пивоксилу) 200 мг. Допоміжні речовини: маннітол – скільки потрібно (приблизно 35 мг), натрію казеїнат – 100 мг, кроскармеллозу натрію – 150 мг, натрію триполіфосфат – 4 мг, магнію стеарат – 5 мг, Опадрай білий – 35 мг, 2 тиа. - 10.9 мг, макрогол-400 - 2.2 мг), віск карнаубський - 0.06 мг, чорнило Опакод синій (шелак IN IMS 74 OP - 50.41%, N-бутанол - 24.35%, лак алюмінієвий на основі барвника бриллиантового 1,5 титану діоксид – 4.49%, пропіленгліколь – 2.91%, ізопропанол – 4.65%, аміаку розчин концентрований – 1.94%). 10 шт. - блістери з ПВХ/Al (2) - пачки картонні.Опис лікарської формиТаблетки, покриті плівковою оболонкою; білого кольору, еліптичні, з маркуванням "TMF" блакитного кольору на одній стороні; на поперечному розрізі ядро світло-жовтого кольору.Фармакотерапевтична групаМеханізм дії Цефдиторена пивоксил - напівсинтетичний бета-лактамний антибіотик, є проліком цефдиторена (цефалоспорину III покоління). Механізм дії препарату пов'язаний з пригніченням синтезу бактеріальної стінки завдяки його спорідненості з пеніцилінзв'язуючими білками. Фармакокінетичні/фармакодинамічні особливості При призначенні препарату в дозі 200 мг 2 рази на добу плазмова концентрація цефдиторену пивоксилу перевищує мінімальну переважну концентрацію відносно 90% мікроорганізмів (МПК90) для Moraxella catarrhalis, Haemophilus influenzae, ніж 50% часу від інтервалу дозування. Призначення цефдиторену в дозі 400 мг 2 рази на добу забезпечує підтримання його концентрації вище за МПК протягом 51% часу від інтервалу дозування, що перевищує МПК щодо 50% мікроорганізмів (МПК50) для Streptococcus pneumoniae, резистентного до пеніциліну. Механізми резистентності Цефдиторен як цефалоспорин III покоління має загальні механізми резистентності для цієї групи антибіотиків. Резистентність грампозитивних мікроорганізмів може бути пов'язана зі зміною пеніцилінзв'язуючого білка Streptococcus pneumoniae та Streptococcus viridans, або появою додаткового пеніцилінзв'язуючого білка (РВР2а) у Staphylococcus spp. Цефдиторен стійкий до більшості найпоширеніших хромосомних та плазмідних β-лактамаз грамнегативних бактерій. Разом з тим, як і інші цефалоспорини, цефдиторен гідролізується β-лактамазами широкого спектра опосередкованими плазмідами. Крім того, причиною резистентності може бути вироблення хромосомної β-лактамази у мутантних штамів Enterobacter spp., Citrobacter spp., Morganella spp. та Serratia spp. Механізм дії цефдиторена аналогічний до інших цефалоспоринових антибіотиків і відрізняється від механізму дії інших груп антибіотиків. Загалом перехресної резистентності між цефдитореном та іншими групами антибіотиків не відзначено. Тим не менш, в окремих випадках деякі механізми дії (наприклад, пов'язані з непроникністю внутрішньої мембрани або з наявністю механізму активного видалення антибіотика з клітини) можуть бути аналогічні для всіх груп антибіотиків. Це зумовлює певний рівень резистентності до всіх антибіотиків. Мінімальна переважна концентрація (МПК) Рекомендовані значення МПК для цефдиторена, що дозволяють класифікувати мікроорганізми з високою, проміжною чутливістю та резистентністю: чутливі – ≤0.5 мкг/мл, з проміжною чутливістю – >0.5 мкг/мл та <2 мкг/мл, резистентні – ≥2. Чутливість Нижче викладено інформацію про спектр чутливості більшості мікроорганізмів для схвалених показань до застосування. Поширеність набутої резистентності може змінюватись в залежності від географічної зони, а також у окремих збудників. З цієї причини бажано отримати інформацію про чутливість мікроорганізмів у певному регіоні, особливо під час лікування важкої інфекції. Якщо резистентність збудників викликає сумніви, можна звернутися за допомогою до фахівця, який оцінить доцільність призначення цефдиторена в конкретному клінічному випадку. Зазвичай чутливі види (резистентність менше 10%, європейські дані) Аеробні грампозитивні мікроорганізми: Streptococci груп С та G; чутливі до метициліну штами Staphylococcus aureus1, Streptococcus agalactiae, Streptococcus pneumoniae1,2, Streptococcus pyogenes1. Аеробні грамнегативні мікроорганізми: Haemophilus influenzae1, Moraxella catarrhalis1. Анаеробні мікроорганізми: Clostridium perfringes, Peptostreptococcus spp. Мікроорганізми з вихідною резистентністю до цефдиторену Аеробні грампозитивні мікроорганізми: Enterococcus spp.; стійкі до метициліну штами Staphylococcus aureus. Аеробні грамнегативні мікроорганізми: Acinetobacter baumanii, Pseudomonas aeruginosa. Анаеробні мікроорганізми: група Bacteroides fragilis, Clostridium difficile. Інші: Chlamydia spp., Mycoplasma spp., Legionella spp. 1; клінічна ефективність була показана для чутливих збудників за затвердженими показаннями. 2; деякі штами з високою резистентністю до пеніциліну можуть мати знижену чутливість до цефдиторену. Штами, резистентні до цефотаксиму та цефтріаксону, не слід розглядати як чутливі до цефдиторену. Грамнегативні мікроорганізми, які містять хромосомні β-лактамази, такі як Citrobacter freundii, Enterobacter aerogenes, Enterobacter cloacae, Morganella morganii, Serratia marcescens, необхідно розглядати як резистентні до цефдиторену, незважаючи на їх появу.ФармакокінетикаВсмоктування Після прийому внутрішньо цефдиторена півоксил всмоктується із ШКТ і під дією естераз гідролізується до цефдиторена. Прийом препарату внутрішньо в дозі 200 мг після їди супроводжується досягненням С mах , що дорівнює 2.6 мкг/мл, приблизно через 2.5 год, тоді як прийом препарату в дозі 400 мг призводить через той же період часу до досягнення С mах , що дорівнює 4.1 мкг/мл. Абсолютна біодоступність цефдиторена після прийому внутрішньо порівняно з внутрішньовенним введенням становить близько 15-20%. Присутність їжі в шлунково-кишковому тракті прискорює всмоктування цефдиторена пивоксилу, що призводить до збільшення показників С mах і AUC на 50% і 70% відповідно в порівнянні зі значеннями натще. Розподіл Зв'язування цефдиторену з білками плазми становить 88%. Після багаторазового та одноразового прийому препарату фармакокінетичні параметри не відрізнялися; це свідчить про відсутність кумуляції. V d ;цефдиторена при досягненні рівноважної концентрації істотно не відрізняється від даного показника, розрахованого після одноразового введення, практично не залежить від введеної дози і залишається в межах 40-65 л. Після одноразового введення препарату в дозі 400 мг проникнення в слизову оболонку та секрет бронхів склало 60% та 20% відповідно від концентрації у плазмі крові. Результати введення аналогічної дози здоровим добровольцям та подальшої оцінки проникнення антибіотика в інтерстиціальну рідину показали, що після 8 та 12 год концентрація цефдиторену в інтерстиціальній рідині досягає 40% та 56% відповідно від плазмового показника AUC. Метаболізм та виведення Незалежно від дози та тривалості лікування до 18% введеної дози цефдиторену виводиться у незміненому вигляді нирками. Т 1/2 ; препарату з плазми становить близько 1.0-1.5 год. Загальний кліренс з корекцією на біодоступність становить близько 25-30 л/год, нирковий кліренс - близько 80-90 мл/хв. Дослідження міченого цефдиторена у здорових добровольців показали, що частина препарату, що невсмокталася, виводиться через кишечник, а велика частка цефдиторена перетворюється на неактивні метаболіти - Р7 і М-ОН. У процесі гідролізу цефдиторена пивоксилу утворюється півалат, який виводиться нирками як кон'югату пивалоилкарнитина. Фармакокінетика у спеціальних груп пацієнтів Фармакокінетика цефдиторена пивоксилу немає істотних відмінностей у людини залежно від статі. При призначенні препарату в однакових дозах концентрація цефдиторену у літніх пацієнтів (у віці старше 65 років) дещо вища порівняно з популяцією дорослих середнього віку; показники С mах ;і AUC у таких пацієнтів вище приблизно на 26% та 33% відповідно. За винятком випадків тяжкої ниркової та/або печінкової недостатності пацієнтам похилого віку корекція дози не потрібна. Порушення функції нирок Після багаторазового введення цефдиторену пивоксилу в дозі 400 мг показники AUC у здорових добровольців та пацієнтів з ураженням нирок різного ступеня тяжкості такі: Функція нирок Кліренс креатиніну (КК) AUC 0-12 ;(середнє±СО 1 ) (нг×ч/мл) Нормальна >80 мл/хв 11 349.3 (1900.8) Ниркова недостатність: Легка 51-80 мл/хв 12 856.1 (4522.4) Помірна 30-50 мл/хв 31 083.6 (9401.6) Важка <30 мл/хв 34 279.8 (13 472.4) 1 ; ЗІ - стандартне відхилення. Зазначені зміни фармакокінетичних параметрів цефдиторену у пацієнтів з порушеннями функції нирок не розглядаються як клінічно значущі. У пацієнтів з помірною та тяжкою нирковою недостатністю показник AUC приблизно в 3 рази вищий у порівнянні зі здоровими добровольцями. Наявні на даний момент дані не дозволяють рекомендувати будь-які дози препарату пацієнтам, які перебувають на гемодіалізі. Порушення функції печінки Вплив порушень функції печінки легкого та середнього ступеня тяжкості на фармакокінетику цефдиторену півоксилу після його введення у дозі 400 мг включає незначне збільшення основних фармакокінетичних параметрів без статистично значимих відмінностей. Крім того, було відзначено невелике збільшення кількості препарату нирками, порівняно зі здоровими добровольцями. Аналогічні дані у пацієнтів з тяжкою печінковою недостатністю досі не отримані. Функція печінки AUC 0-12; (середнє±СО) (нг×ч/мл) Нормальна 15 733.2 (2935.7) Печінкова недостатність Легка (клас А за шкалою Чайлд-П'ю) 17 932.4 (4494.2) Помірна (клас В за шкалою Чайлд-П'ю) 17 425.1 (5804.2) Клінічна фармакологіяЦефалоспорин ІІІ покоління.Показання до застосуванняЛікування інфекцій, спричинених чутливими до цефдиторену мікроорганізмами: інфекції верхніх дихальних шляхів (гострий тонзилофарингіт, гострий гайморит); інфекції нижніх дихальних шляхів (загострення хронічного бронхіту, позалікарняна пневмонія); неускладнені інфекції шкіри та підшкірної жирової клітковини (флегмона, інфіковані рани шкіри, абсцес, фолікуліт, імпетиго та фурункульоз).Протипоказання до застосуванняПідвищена чутливість до цефдиторену, інших цефалоспоринів або будь-якого іншого компонента препарату; тяжкі алергічні реакції на пеніциліни та інші бета-лактамні антибактеріальні препарати; печінкова недостатність класу С за шкалою Чайлд-П'ю; пацієнтам, які перебувають на гемодіалізі; реакції гіперчутливості на білок казеїн в анамнезі; первинна недостатність карнітину; дитячий вік до 12 років; одночасне застосування цефдиторену пивоксилу та блокаторів гістамінових Н2-рецепторів. З обережністю слід призначати препарат пацієнтам з підвищеною чутливістю до інших бета-лактамних антибіотиків через можливість розвитку перехресних алергічних реакцій; індивідуальною або сімейною/спадковою схильністю до розвитку алергічних реакцій, таких як бронхіальна астма, висипання або кропив'янка; тяжкими порушеннями функції нирок; патологією ШКТ (у т.ч. коліт в анамнезі); утрудненням прийому їжі (з порушенням ковтання) або тим, хто отримує парентеральне харчування, а також пацієнтам з незадовільним загальним станом здоров'я (такі пацієнти повинні перебувати під ретельним наглядом через розвиток ризику дефіциту калію); пацієнтам похилого віку; при одночасному застосуванні з аміноглікозидами та діуретиками (фуросемід).Вагітність та лактаціяКлінічні дані щодо застосування цефдиторену півоксилу у вагітних жінок не отримані. І хоча дослідження у тварин не показали ембріотоксичного або тератогенного ефектів препарату, Спектрацеф не слід застосовувати під час вагітності, за винятком тих випадків, коли очікувана користь для матері перевищує потенційний ризик для плода. Даних про проникнення цефдиторена у грудне молоко недостатньо. Тому при застосуванні препарату Спектрацеф годування груддю слід припинити. Застосування у дітей Протипоказаний дітям віком до 12 років.Побічна діяНебажані явища, представлені нижче, перераховані в залежності від анатомо-фізіологічної класифікації та частоти народження. Частота народження визначається таким чином: дуже часто (≥1/10), часто (≥1/100 та <1/10), нечасто (≥1/1000 та <1/100), рідко (≥1/10 000 та < 1/1000), дуже рідко (<1/10000, включаючи окремі випадки). Інфекційні та паразитарні захворювання: рідко - кандидоз. З боку імунної системи: рідко - анафілаксія. З боку обміну речовин і харчування: рідко - симптоми, зумовлені дефіцитом вітаміну К, симптоми, зумовлені недостатністю вітамінів групи В. З боку системи кровотворення: ; нечасто - еозинофілія; рідко – гранулоцитопенія, гемолітична анемія, агранулоцитоз, гіпопротромбінемія, схильність до кровотеч, збільшення лімфатичних вузлів. З боку нервової системи: рідко - головний біль, неврит, запаморочення, оніміння. З боку серцево-судинної системи: рідко - шок. З боку дихальної системи: рідко - інтерстиціальна пневмонія, легеневий еозинофільний інфільтрат. Порушення з боку ШКТ: часто - діарея; нечасто - розм'якшення випорожнень, диспепсія, відчуття дискомфорту в області живота, біль у животі; рідко – анорексія, псевдомембранозний коліт, відчуття збільшення живота, нудота, блювання, стоматит, глосит. З боку печінки та жовчовивідних шляхів: рідко - жовтяниця, порушення функції печінки. З боку сечовидільної системи: рідко - гостра ниркова недостатність, протеїнурія. З боку кістково-м'язової системи: рідко - артралгія. З боку шкіри та підшкірних тканин: ;нечасто - висип; рідко – синдром Стівенса-Джонсона, токсичний епідермальний некроліз (синдром Лайєла), кропив'янка, еритема, свербіж. Лабораторні та інструментальні дані: ; нечасто - підвищення активності АЛТ, ACT; рідко – тромбоцитопенія, підвищення концентрації креатиніну у сироватці крові, підвищення концентрації азоту сечовини крові, підвищення активності ЛФ; частота невідома – зниження рівня концентрації карнітину в сироватці крові. Інші: рідко - набряк, лихоманка.Взаємодія з лікарськими засобамиСпільне застосування після їжі цефдиторену пивоксилу та антацидів, що містять гідроксид магнію або алюмінію, знижує показники Сmах ;і AUC цефдиторену на 14% і 11% відповідно. Хоча клінічне значення даного факту невідоме, рекомендується, щоб період між прийомом антацидів та цефдитореном пивоксилу становив 2 год. Спільне застосування пробенециду і цефдиторена пивоксилу знижує виведення антибіотика нирками, збільшуючи показник Сmах на 49%, AUC на 122% і Т1/2 цефдиторена на 53%. Одночасне введення фамотидину внутрішньовенно і цефдиторена пивоксилу всередину призводить до зниження показників Сmах і AUC на 27% і 22% відповідно. Таким чином, одночасне застосування цефдиторену пивоксилу та блокаторів гістамінових Н2-рецепторів не рекомендується.Спосіб застосування та дозиПрепарат приймають внутрішньо, переважно після їди. Таблетки слід ковтати повністю, запиваючи достатньою кількістю води. Рекомендована доза залежить від тяжкості інфекції, вихідного стану пацієнта та потенційних збудників інфекції. Дорослі та діти старше 12 років При гострому фаринготонзиліті, гострому гаймориті та неускладнених інфекціях шкіри та підшкірно-жирової клітковини призначають по 200 мг кожні 12 год протягом 10 днів. При; загостренні хронічного бронхіту; - по 200 мг кожні 12 год протягом 5 днів. При позалікарняній пневмонії призначають по 200 мг кожні 12 годин протягом 14 днів. У тяжких випадках рекомендована доза – по 400 мг кожні 12 годин протягом 14 днів. У пацієнтів похилого віку, за винятком випадків тяжкого порушення функції печінки та/або нирок, корекція дози не потрібна. У пацієнтів з легким порушенням функції нирок корекція дози не потрібна. У пацієнтів з нирковою недостатністю середнього ступеня тяжкості (КК 30-50 мл/хв) доза не повинна перевищувати 200 мг 2 рази на добу. У пацієнтів з тяжкою нирковою недостатністю (КК менше 30 мл/хв); максимальна добова доза не повинна перевищувати 200 мг. У пацієнтів, що перебувають на гемодіалізі, рекомендована доза не встановлена. У пацієнтів з легким або помірним порушенням функції печінки (класи А або В за шкалою Чайлд-Пью) корекція дози не потрібна. При тяжкій печінковій недостатності (клас С за шкалою Чайлд-П'ю) дані, що дозволяють призначити рекомендовану дозу, не отримані.ПередозуванняСимптоми: можуть з'явитися нудота, блювання, діарея. Лікування: ;при розвитку клінічної картини передозування препарату показано проведення симптоматичної терапії.Запобіжні заходи та особливі вказівкиПеред призначенням препарату Спектрацеф слід ретельно з'ясовувати анамнез на наявність алергічних реакцій. При розвитку реакції гіперчутливості лікування слід припинити, призначити пацієнту необхідне лікування. Частота розвитку небажаних реакцій у пацієнтів похилого віку не відрізняється від такої в загальній популяції. Тим не менш, слід дотримуватися обережності при призначенні препарату Спектрацеф через знижені фізіологічні функції у літніх, рекомендується підбирати дози та інтервали між ними відповідно до поточного стану пацієнтів. Так, спостерігалася затримка виведення препарату у пацієнтів із порушенням функції нирок, концентрація препарату у крові була підвищена. Повідомлялося і про схильність до кровотеч у пацієнтів похилого віку внаслідок дефіциту вітаміну К після застосування препаратів групи цефалоспоринів. Як і при застосуванні інших антибіотиків широкого спектра дії лікування цефдитореном може призвести до надмірного зростання резистентної мікрофлори. З цієї причини рекомендується спостереження за пацієнтами, які отримують цей препарат, особливо у разі тривалого лікування. У пацієнтів з тяжкою нирковою недостатністю рекомендується періодично контролювати функцію нирок. Протягом курсу лікування цефалоспоринами можливе зниження активності протромбіну. З цієї причини у пацієнтів із групи ризику (з нирковою або печінковою недостатністю або у разі попереднього призначення антикоагулянтів) необхідний контроль протромбінового часу. Розвиток діареї під час або після лікування, особливо при її тяжкому, стійкому характері та наявності домішок крові, може свідчити про псевдомембранозний коліт. У легких випадках діареї достатньо лише відміни препарату, у більш тяжких показана терапія антибіотиками, до яких виявляє чутливість Clostridium difficile, та призначення інфузійної терапії. Як і інші цефалоспорини, цефдиторен може призводити до хибно-позитивного результату прямої проби Кумбса, виявлення глюкози в сечі за допомогою тесту відновлення міді, але не за допомогою ферментного тесту. Через високий ризик хибнонегативного результату фериціанідного тесту визначення глюкози в плазмі крові рекомендується, щоб на фоні лікування цефдитореном для визначення концентрації глюкози в плазмі крові пацієнтам застосовували глюкозооксидазний або глюкозогексокіназний методи. При поєднанні цефалоспоринів з аміноглікозидами та/або петлевими діуретиками, особливо у пацієнтів з порушеннями функції нирок, можливе підвищення ризику нефротоксичності. Спектрацеф містить приблизно 13.1 мг (для таблеток дозуванням 200 мг) та 26.2 мг (для таблеток дозуванням 400 мг) натрію в кожній дозі, що необхідно враховувати при призначенні препарату пацієнтам, які дотримуються дієти з низьким вмістом натрію. Вплив на здатність до керування автотранспортом та управління механізмами Не повідомлялося про вплив цефдиторена пивоксилу на здатність керувати автомобілем та/або іншими механізмами. У той же час слід враховувати, що прийом препарату Спектрацеф може супроводжуватися такими небажаними явищами, як блювання, біль голови.Умови відпустки з аптекЗа рецептомВідео на цю тему
773,00 грн
727,00 грн
Дозировка: 400 мг Фасовка: N10 Форма выпуска: таб. покрытые пленочной оболочкой Упаковка: упак. Производитель: ГлаксоСмитКляйн Трейдинг ЗАО Завод-производитель: Tedec Meiji Pharma S.
193,00 грн
150,00 грн
Склад, форма випуску та упаковка1 таб.: Активна речовина: клемастину гідрофумарат 1.34 мг, що відповідає вмісту клемастину 1 мг. Допоміжні речовини: лактози моногідрат – 107.66 мг, крохмаль кукурудзяний – 10.8 мг, тальк – 5 мг, повідон – 4 мг, магнію стеарат – 1.2 мг.Опис лікарської формиТаблетки білого або майже білого кольору, круглі, плоскі, зі скошеною кромкою, на одній стороні таблетки ризику та гравіювання "ВІД".ХарактеристикаH1-гістамінових рецепторів блокаторФармакотерапевтична групаБлокатор гістамінових H1-рецепторів, похідне етаноламіну. Має сильний антигістамінний та протисвербіжний ефект із швидким початком дії та тривалістю до 12 год, попереджає розвиток вазодилатації та скорочення гладких м'язів, що індукуються гістаміном. Володіючи протиалергічною дією, знижує проникність судин, капілярів, гальмує ексудацію та формування набряку, зменшує свербіж, має м-холіноблокуючий ефект.ФармакокінетикаВсмоктування Після прийому внутрішньо клемастин майже повністю всмоктується із ШКТ. Cmax у плазмі досягається через 2-4 год. Розподіл Зв'язування клемастину з білками плазми становить 95%. Виділяється із грудним молоком у незначній кількості. Метаболізм та виведення Виведення з плазми має двофазний характер, відповідні T1/2 становить 3.6±0.9 год та 37±16 год. Клемастін піддається значному метаболізму в печінці. Метаболіти в основному (45-65%) виводяться із сечею; незмінена активна речовина виявляється у сечі лише у слідових кількостях.ІнструкціяВсередину дорослим та дітям старше 12 років призначають по 1 таб. (1 мг) вранці та ввечері. У випадках, які важко піддаються лікуванню, добова доза може становити до 6 таб. (6 мг). Дітям віком 6-12 років призначають по 1/2-1 таб. перед сніданком та на ніч. Таблетки слід приймати до їди, запиваючи водою.Показання до застосуванняполіноз (сінна лихоманка, у т.ч. алергічний ринокон'юнктивіт); кропив'янка різного походження; свербіж, що сверблять дерматози; гостра та хронічна екзема, контактний дерматит; лікарська алергія; укуси комах.Протипоказання до застосуваннязахворювання нижніх відділів дихальних шляхів (зокрема бронхіальна астма); одночасне застосування інгібіторів МАО; дитячий вік до 6 років; вагітність; лактація (грудне вигодовування); - підвищена чутливість до компонентів препарату. З обережністю слід застосовувати Тавегіл® у пацієнтів зі стенозуючою виразкою шлунка, з пилородуоденальною обструкцією, з обструкцією шийки сечового міхура, а також гіпертрофією передміхурової залози, що супроводжується затримкою сечі, з підвищеним внутрішньоочним тиском, гіпертиреозом, захворюваннями серцево-сос. .з артеріальною гіпертензією).Вагітність та лактаціяЗастосування препарату при вагітності та в період грудного вигодовування протипоказане.Побічна діяВизначення частоти побічних реакцій: дуже часто (≥1/10); часто (≥1/100, З боку нервової системи: часто – підвищена втома, сонливість, седативний ефект, слабкість, відчуття втоми, загальмованість, порушення координації рухів; нечасто – запаморочення; рідко – головний біль, тремор, стимулююча дія. З боку травної системи: рідко – диспепсія, нудота, блювання, гастралгія; дуже рідко – запор, сухість у роті; в окремих випадках – зниження апетиту, діарея. З боку дихальної системи: рідко – згущення бронхіального секрету та утруднення відділення мокротиння, відчуття тиску в грудній клітці та утруднення дихання, закладеність носа. З боку серцево-судинної системи: рідко – зниження артеріального тиску (частіше у літніх пацієнтів), екстрасистолія; дуже рідко – серцебиття. З боку органів чуття: рідко – порушення чіткості зорового сприйняття, диплопія, гострий лабіринтит, шум у вухах. З боку сечовивідної системи: дуже рідко – прискорене сечовипускання, утруднене сечовипускання. З боку системи кровотворення: рідко – гемолітична анемія, тромбоцитопенія, агранулоцитоз. Дерматологічні реакції: рідко – шкірний висип, фотосенсибілізація. Алергічні реакції: рідко – анафілактичний шок.Взаємодія з лікарськими засобамиТавегіл® потенціює дію лікарських засобів, що пригнічують ЦНС (снодійних, седативних, транквілізаторів), м-холіноблокаторів, а також етанолу. Несумісний із одночасним прийомом інгібіторів МАО.ПередозуванняСимптоми: передозування антигістамінних засобів може призводити як до гнітючої, так і до стимулюючої дії на ЦНС. Стимуляція ЦНС найчастіше спостерігається у дітей. Також можуть розвиватися прояви антихолінергічної дії: сухість у роті, фіксоване розширення зіниць, припливи крові до верхньої половини тулуба, порушення з боку шлунково-кишкового тракту (нудота, біль в епігастрії, блювання). Якщо у пацієнта блювота не виникла спонтанно, то її слід викликати штучно (тільки в тому випадку, якщо свідомість хворого збережена). Якщо з моменту прийому препарату пройшло 3 години або трохи більше, можна провести промивання шлунка з використанням ізотонічного розчину натрію хлориду. Можна також призначити сольове проносне. Показано також симптоматичну терапію.Запобіжні заходи та особливі вказівкиПротипоказання: дитячий вік до 1 року (таблетки не слід застосовувати у дітей віком до 6 років).Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
257,00 грн
216,00 грн
Склад, форма випуску та упаковка1 таб.: Активна речовина: клемастину гідрофумарат 1.34 мг, що відповідає вмісту клемастину 1 мг. Допоміжні речовини: лактози моногідрат – 107.66 мг, крохмаль кукурудзяний – 10.8 мг, тальк – 5 мг, повідон – 4 мг, магнію стеарат – 1.2 мг.Опис лікарської формиТаблетки білого або майже білого кольору, круглі, плоскі, зі скошеною кромкою, на одній стороні таблетки ризику та гравіювання "ВІД".ХарактеристикаH1-гістамінових рецепторів блокаторФармакотерапевтична групаБлокатор гістамінових H1-рецепторів, похідне етаноламіну. Має сильний антигістамінний та протисвербіжний ефект із швидким початком дії та тривалістю до 12 год, попереджає розвиток вазодилатації та скорочення гладких м'язів, що індукуються гістаміном. Володіючи протиалергічною дією, знижує проникність судин, капілярів, гальмує ексудацію та формування набряку, зменшує свербіж, має м-холіноблокуючий ефект.ФармакокінетикаВсмоктування Після прийому внутрішньо клемастин майже повністю всмоктується із ШКТ. Cmax у плазмі досягається через 2-4 год. Розподіл Зв'язування клемастину з білками плазми становить 95%. Виділяється із грудним молоком у незначній кількості. Метаболізм та виведення Виведення з плазми має двофазний характер, відповідні T1/2 становить 3.6±0.9 год та 37±16 год. Клемастін піддається значному метаболізму в печінці. Метаболіти в основному (45-65%) виводяться із сечею; незмінена активна речовина виявляється у сечі лише у слідових кількостях.ІнструкціяВсередину дорослим та дітям старше 12 років призначають по 1 таб. (1 мг) вранці та ввечері. У випадках, які важко піддаються лікуванню, добова доза може становити до 6 таб. (6 мг). Дітям віком 6-12 років призначають по 1/2-1 таб. перед сніданком та на ніч. Таблетки слід приймати до їди, запиваючи водою.Показання до застосуванняполіноз (сінна лихоманка, у т.ч. алергічний ринокон'юнктивіт); кропив'янка різного походження; свербіж, що сверблять дерматози; гостра та хронічна екзема, контактний дерматит; лікарська алергія; укуси комах.Протипоказання до застосуваннязахворювання нижніх відділів дихальних шляхів (зокрема бронхіальна астма); одночасне застосування інгібіторів МАО; дитячий вік до 6 років; вагітність; лактація (грудне вигодовування); - підвищена чутливість до компонентів препарату. З обережністю слід застосовувати Тавегіл® у пацієнтів зі стенозуючою виразкою шлунка, з пилородуоденальною обструкцією, з обструкцією шийки сечового міхура, а також гіпертрофією передміхурової залози, що супроводжується затримкою сечі, з підвищеним внутрішньоочним тиском, гіпертиреозом, захворюваннями серцево-сос. .з артеріальною гіпертензією).Вагітність та лактаціяЗастосування препарату при вагітності та в період грудного вигодовування протипоказане.Побічна діяВизначення частоти побічних реакцій: дуже часто (≥1/10); часто (≥1/100, З боку нервової системи: часто – підвищена втома, сонливість, седативний ефект, слабкість, відчуття втоми, загальмованість, порушення координації рухів; нечасто – запаморочення; рідко – головний біль, тремор, стимулююча дія. З боку травної системи: рідко – диспепсія, нудота, блювання, гастралгія; дуже рідко – запор, сухість у роті; в окремих випадках – зниження апетиту, діарея. З боку дихальної системи: рідко – згущення бронхіального секрету та утруднення відділення мокротиння, відчуття тиску в грудній клітці та утруднення дихання, закладеність носа. З боку серцево-судинної системи: рідко – зниження артеріального тиску (частіше у літніх пацієнтів), екстрасистолія; дуже рідко – серцебиття. З боку органів чуття: рідко – порушення чіткості зорового сприйняття, диплопія, гострий лабіринтит, шум у вухах. З боку сечовивідної системи: дуже рідко – прискорене сечовипускання, утруднене сечовипускання. З боку системи кровотворення: рідко – гемолітична анемія, тромбоцитопенія, агранулоцитоз. Дерматологічні реакції: рідко – шкірний висип, фотосенсибілізація. Алергічні реакції: рідко – анафілактичний шок.Взаємодія з лікарськими засобамиТавегіл® потенціює дію лікарських засобів, що пригнічують ЦНС (снодійних, седативних, транквілізаторів), м-холіноблокаторів, а також етанолу. Несумісний із одночасним прийомом інгібіторів МАО.ПередозуванняСимптоми: передозування антигістамінних засобів може призводити як до гнітючої, так і до стимулюючої дії на ЦНС. Стимуляція ЦНС найчастіше спостерігається у дітей. Також можуть розвиватися прояви антихолінергічної дії: сухість у роті, фіксоване розширення зіниць, припливи крові до верхньої половини тулуба, порушення з боку шлунково-кишкового тракту (нудота, біль в епігастрії, блювання). Якщо у пацієнта блювота не виникла спонтанно, то її слід викликати штучно (тільки в тому випадку, якщо свідомість хворого збережена). Якщо з моменту прийому препарату пройшло 3 години або трохи більше, можна провести промивання шлунка з використанням ізотонічного розчину натрію хлориду. Можна також призначити сольове проносне. Показано також симптоматичну терапію.Запобіжні заходи та особливі вказівкиПротипоказання: дитячий вік до 1 року (таблетки не слід застосовувати у дітей віком до 6 років).Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
67 851,00 грн
67 803,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. Діюча речовина: Лапатінібу дитозилат моногідрат - 405,0 мг (у перерахунку на лапатініб - 250,0 мг); Допоміжні речовини: Целюлоза мікрокристалічна – 387,0 мг; Повідон К30 – 58,5 мг; Карбоксиметилкрохмаль натрію (тип А) – 40,5 мг; Магнію стеарат – 9,0 мг; Вода очищена1-qs; Оболонка таблетки: Опадрай* жовтий YS-1-12524-A (гіпромелоза - 17,23 мг; титану діоксид - 7,13 мг; барвник заліза оксид червоний (Е172) - 0,005 мг; барвник заліза оксид жовтий (Е172) - 0, 21 мг; макрогол-400 - 2,16 мг; полісорбат-80 - 0,27) - 27,0 мг. 1 - видаляється у процесі виробництва. По 10 таблеток у блістері із подвійної алюмінієвої фольги. Кожен блістер перфорований розділовою лінією на 2 частини. У кожній частині знаходиться по 5 таблеток. По 7 блістерів разом із інструкцією із застосування у картонній пачці. По 2 картонні пачки в груповій упаковці. У разі первинної, вторинної упаковки та здійснення контролю якості, що випускає, на виробничому прощадку "Глаксо Веллком С.А.": по 140 таблеток у флаконі з поліетилену високої щільності з пристроєм проти розтину дітьми. Флакон укупорений кришкою, що загвинчується, і забезпечений мембраною з паперу і алюмінієвої фольги, поліестеру і поліетилену. По 1 флакону разом з інструкцією із застосування у картонній пачці.Опис лікарської формиТаблетки овальної форми, двоопуклі, від світло-жовтого до жовтого кольору, вкриті плівковою оболонкою. Одна сторона пігулки гладка, на іншій вигравіруваний напис "GS XJG".Фармакотерапевтична групаПротипухлинний засіб. Зворотний інгібітор тирозинкінази.ФармакокінетикаВсмоктування Абсорбція лапатинібу після прийому внутрішньо неповна та варіабельна. Коефіцієнт варіабельності площі під фармакокінетичною кривою "концентрація - час" (AUC) становить від 50 до 100%. Лапатініб визначається в системному кровотоку в середньому через 0,25 годин (діапазон 0-1,5 год). Максимальна концентрація лапатинібу в плазмі (Сmaх) досягається приблизно через 4 години після прийому. Стах у рівноважному стані при щоденному прийомі 1250 мг становить у середньому 2,43 (1,57-3,77) мкг/мл, a AUC - 36,2 (23,4-56,0) мкг х год/мл. Системна експозиція лапатінібу збільшується при прийомі препарату одночасно з їжею. При прийомі з їжею з низьким (5% жиру або 500 калорій) або високим (50% жиру або 1000 калорій) вмістом жирів AUC зростає у 3 та 4 рази (Сmах – приблизно у 2,5 та 3 рази), відповідно. Розподіл Лапатініб має високий ступінь зв'язування (більше ніж 99%) з альбуміном та альфа1-кислим глікопротеїном плазми крові. Дослідження in vitro показали, що лапатініб є субстратом для переносників BCRP (білок резистентності раку молочної залози, ABCG2 - АТФ-зв'язуючий касетний транспортер G2) та Р-глікопротеїну (АВСВ1 АТФ-зв'язуючий касетний транспортер В1). Також in vitro лапатініб мав інгібуючий ефект щодо даних переносників. Клінічне значення цих ефектів і вплив на фармакокінетику інших препаратів, а також препаратів, що мають протипухлинну активність, поки що невідомо. Лапатініб незначно пригнічує транспортер органічних аніонів (ОАТ) або транспортер органічних катіонів (ОСТ). Метаболізм Лапатініб піддається інтенсивному метаболізму, головним чином, ізоферментами CYP3A4 та CYP3A5, меншою мірою ізоферментами CYP2C19 та CYP2C8 з утворенням різних окислених метаболітів. Лапатиніб у клінічно значущих концентраціях інгібує ізоферменти CYP3A та CYP2C8 in vitro. Лапатініб незначно пригнічує такі мікросомальні ферменти печінки: CYP1A2, CYP2C9, CYP2C19 та CYP2D6. У здорових добровольців, які отримують кетоконазол (інгібітор ізоферменту CYP3A4) у дозі 200 мг 2 рази на добу протягом 7 днів, системний розподіл лапатінібу збільшувався приблизно у 3,6 раза, період напіввиведення – у 1,7 раза. У здорових добровольців, які отримують карбамазепін (індуктор ізоферменту CYP3A4) у дозі 100 мг 2 рази на добу протягом 3 днів і 200 мг 2 рази на добу протягом 17 днів, системний розподіл лапатінібу знижувався на 72%. Виведення Період напіввиведення лапатінібу (Т 1/2) збільшується дозозалежно прийому одноразових доз. Рівноважний стан досягається через 6-7 діб прийому лапатінібу, Т1/2 рівноважного стану становить 24 години. Лапатініб в основному виводиться через кишечник: у середньому 27% (від 3% до 67%) у незміненому вигляді, менше 2% прийнятої дози виводиться нирками у незміненому вигляді та у вигляді метаболітів. Особливі групи пацієнтів Пацієнти з порушенням функції нирок Фармакокінетика лапатинібу у пацієнтів з порушенням функції нирок або пацієнтів, які перебувають на гемодіалізі, спеціально не вивчалась. Проте малоймовірний вплив порушення функції нирок на фармакокінетику лапатінібу, т.к. нирками виводиться менше 2% введеної дози (у вигляді лапатінібу та його метаболітів). Пацієнти з порушенням функції печінки Фармакокінетика лапатінібу вивчалася при помірних (n=8) та тяжких (n=4) порушеннях функції печінки. AUC лапатинібу після прийому одноразової дози 100 мг внутрішньо збільшується приблизно на 56 % та 85 % у пацієнтів з помірними та тяжкими порушеннями функції печінки відповідно. Призначати лапатініб пацієнтам із порушенням функції печінки необхідно з обережністю. Пацієнтам із тяжкою печінковою недостатністю в анамнезі рекомендується зниження дози лапатінібу. Необхідна відміна терапії лапатінібом, без подальшого відновлення його застосування, пацієнтам з тяжкою гепатотоксичністю, що розвинулася на фоні його застосування.ФармакодинамікаМеханізм дії Лапатініб - це новий оборотний, селективний інгібітор внутрішньоклітинної тирозинкінази, що зв'язується з EGFR (epidermal growth factor receptor, рецептор епідермального фактора росту, ErbBl) та HER2 (human epidermal growth factor receptor, рецептор епідермального фактора росту людини, ЕгЬВ2). Відрізняється від інших швидкооборотних інгібіторів тирозинкінази повільнішою дисоціацією з ErbB 1 і ЕrbВ2 рецепторами (період дисоціації 50% ліганду з ліганд-рецепторного комплексу становить приблизно 300 хв). Крім власної активності in vitro була показана адитивна активність лапатінібу та фторурацилу (активний метаболіт капецитабіну) при використанні комбінації на чотирьох лініях пухлинних клітин. Інгібуючий ефект оцінювався на оброблених трастузумабом клітинах. Комбінація лапатінібу та трастузумабу може забезпечити адитивний механізм дії, а також можливі непаралельні механізми подолання резистентності до анти-НЕR терапії. Лапатініб продемонстрував значну активність на лініях НЕR2-позитивних пухлинних клітин у середовищах, що містять трастузумаб, і в комбінації з трастузумабом виявляв у цих клітинних лініях синергічну дію. Ці результати демонструють відсутність перехресної резистентності між двома лігандами рецептора HER2 (ErbB2).Показання до застосуванняМісцево-поширений або метастатичний рак молочної залози з гіперекспресією HER2: у комбінації з капецитабіном у пацієнтів, які раніше отримували антрацикліни та таксани, у яких мало місце прогресування на фоні або після терапії трастузумабом, що призначалася з приводу метастатичного раку. Метастатичний рак молочної залози з гіперекспресією HER2: у комбінації з трастузумабом у пацієнтів з відсутністю експресії гормональних рецепторів, які мали місце прогресування на фоні або після терапії трастузумабом у комбінації з хіміотерапією, що призначалася з приводу метастатичного раку. Метастатичний рак молочної залози з гіперекспресією HER2 та експресією гормональних рецепторів: у комбінації з інгібітором ароматази у пацієнтів у постменопаузі.Протипоказання до застосуванняПідвищена чутливість до лапатинібу або будь-якого іншого компонента препарату. Вагітність та період годування груддю. Дитячий вік (відсутність досвіду застосування). З обережністю: Стани, які можуть призводити до лівошлуночкової недостатності. Порушення функції печінки помірного або тяжкого ступеня (7 балів та більше за шкалою Чайлд-П'ю). Вік старше 65 років. Тяжка ниркова недостатність. Слід уникати одночасного прийому індукторами або потужними інгібіторами ізоферменту CYP3A4 грейпфрутовим соком. Одночасний прийом із помірними інгібіторами ізоферменту CYP3A4. Слід уникати одночасного прийому з лікарськими препаратами, що є субстратами ізоферментів CYP3A4 та CYP2C8 з вузьким терапевтичним діапазоном. Слід уникати одночасного прийому з лікарськими засобами, що підвищують pH шлункового соку (зниження розчинності та абсорбції лапатінібу).Вагітність та лактаціяФертильність Немає даних. Вагітність Не проводилося відповідних та добре контрольованих досліджень лапатинібу за участю вагітних жінок. Вплив лапатінібу на плід невідомий. Жінки репродуктивного віку повинні використовувати надійні засоби контрацепції, а також уникати настання вагітності під час лікування лапатінібом. Лапатініб не мав тератогенних властивостей у дослідженнях на вагітних щурах і кроликах, але, водночас, був причиною виникнення деяких порушень у розвитку при застосуванні в дозах, токсичних для матері. Період грудного вигодовування Невідомо, чи виділяється лапатініб у грудне молоко. У зв'язку з тим, що багато препаратів надходять у грудне молоко, під час терапії лапатинибом рекомендується припинити грудне вигодовування через можливе виникнення характерних небажаних реакцій у немовляти.Побічна діяБезпека лапатінібу оцінювалася в ході клінічних досліджень як при монотерапії, так і при застосуванні у комбінації з трастузумабом, капецитабіном та летрозолом. Післяреєстраційні дані відповідають даним, отриманим в ході клінічних досліджень. Небажані явища, представлені нижче, перераховані відповідно до ураження органів, систем органів та частоти народження. Частота народження визначається таким чином: дуже часто (≥ 1/10), часто (≥ 1/100 та < 1/10), нечасто (≥ 1/1 000 та < 1/100), рідко (≥ 1/10 000 та <1/1000), дуже рідко (<1/10000, включаючи окремі випадки). Монотерапія лапатінібом Порушення з боку обміну речовин та харчування - Дуже часто: анорексія. Порушення з боку серця: Часто: зниження ФВЛШ відзначалося приблизно у 1% пацієнтів, які отримували лапатініб, і протікало безсимптомно більш ніж у 70% випадків. Після відміни лапатинібу, більш ніж у 70% випадків спостерігалися нормалізація або покращення з боку ФЗЛШ. Симптомне зниження ФВЛШ спостерігалося приблизно у 0,3% пацієнтів, які отримували лапатініб. Небажані явища, що спостерігалися при цьому, включали задишку, серцеву недостатність, серцебиття. Порушення з боку дихальної системи, органів грудної клітки та середостіння – Нечасто: інтерстиційна хвороба легень/пневмоніт. Порушення з боку шлунково-кишкового тракту - Дуже часто: діарея (яка може призводити до дегідратації, однак, у більшості випадків діарея 1-го або 2-го ступеня не призводила до відміни препарату), нудота, блювання. Порушення з боку печінки та жовчовивідних шляхів - Нечасто: гіпербілірубінемія, гепатотоксичність. Підвищення концентрації білірубіну можливе внаслідок пригнічення лапатинибом кон'югації в печінці ОАТР1В1 (поліпептид, що переносить органічні аніони1В1) або пригнічення виділення білірубіну з жовчю за допомогою Р-глікопротеїну або BCRP. Порушення з боку шкіри та підшкірних тканин - Дуже часто: висип (включаючи акнеформний дерматит, що в більшості випадків проходить, що не вимагає відміни препарату); Часто: ураження нігтів, включаючи пароніхію. Порушення з боку імунної системи: - Рідко: реакції гіперчутливості, включаючи анафілаксію. Загальні розлади та порушення у місці введення - Дуже часто: слабкість. Призначення лапатінібу у комбінації з капецитабіном Додатково до небажаних явищ, що спостерігалися на фоні монотерапії лапатінібом, наступні небажані явища спостерігалися на фоні застосування лапатинібу в комбінації з капецитабіном з частотою вище 5% порівняно з монотерапією капецитабіном. Порушення з боку шлунково-кишкового тракту Дуже часто: диспепсія. Порушення з боку шкіри та підшкірних тканин - Дуже часто: сухість шкіри. Небажані явища, що спостерігалися при застосуванні лапатінібу в комбінації з капецитабіном з тією ж частотою народження, що і при монотерапії капецитабіном. Порушення з боку шлунково-кишкового тракту Дуже часто: стоматит, запор, біль у животі. Порушення з боку шкіри та підшкірних тканин - Дуже часто: долонно-підошовний синдром. Порушення з боку скелетно-м'язової та сполучної тканини - Дуже часто: біль у кінцівках, біль у спині. Порушення з боку нервової системи: - Часто: головний біль. Порушення з боку психіки - Дуже часто: безсоння. Загальні розлади та порушення у місці введення - Дуже часто: запалення слизової оболонки рота. Призначення лапатінібу у комбінації з трастузумабом При застосуванні лапатінібу в комбінації з трастузумабом додаткових небажаних явищ, пов'язаних з лапатінібом, не було зазначено. Спостерігалася підвищена частота кардіотоксичності. Проте дані явища характером і тяжкості були аналогічні раніше спостеріганим явищам у програмі клінічних досліджень лапатиниба. Призначення лапатінібу у комбінації з летрозолом Додатково до небажаних явищ, що спостерігаються на фоні монотерапії лапатінібом, наступні небажані явища спостерігалися при застосуванні лапатінібу в комбінації з летрозолом із частотою понад 5 % порівняно з монотерапією летрозолом. Порушення з боку дихальної системи, органів грудної клітки та середостіння - Дуже часто: носова кровотеча. Порушення з боку шкіри та підшкірних тканин - Дуже часто: алопеція, сухість шкіри.Взаємодія з лікарськими засобамиІнгібітори або індуктори ізоферменту CYP3A можуть впливати на фармакокінетику лапатінібу. При одночасному застосуванні лапатинібу та деяких інгібіторів ізоферменту CYP3A4 (наприклад, кетоконазолу, ітраконазолу, грейпфрутового соку) необхідно дотримуватись обережності та ретельно спостерігати за клінічним станом пацієнта та можливими небажаними явищами. При необхідності одночасного застосування пацієнтом потужного інгібітору ізоферменту CYP3A4 необхідно зменшити дозу лапатінібу до 500 мг на добу, розраховану таким чином, щоб скоригувати AUC лапатінібу до величини, яка відповідає застосуванню лапатінібу без інгібіторів. Однак нині немає клінічних даних про застосування лапатинібу при такій корекції дози у пацієнтів, які отримують потужний інгібітор ізоферменту CYP3A4. Після відміни потужного інгібітора,тільки після виведення його з організму, приблизно через 1 тиждень слід знову збільшувати дозу лапатінібу до рекомендованої. При одночасному застосуванні лапатинібу та відомих індукторів ізоферменту CYP3A4 (наприклад, рифампіцину, карбамазепіну, фенітоїну, звіробою продірявленого) необхідно дотримуватися обережності та ретельно спостерігати за клінічним станом пацієнта та можливими небажаними явищами. При необхідності одночасного застосування пацієнтом потужного індуктора ізоферменту CYP3A4 дозу лапатінібу необхідно підбирати, ґрунтуючись на переносимості, поступово підвищуючи її з 1250 мг/добу до 4500 мг/добу або з 1500 мг/добу до 5500 мг/добу. Ця доза розраховується так, щоб скоригувати AUC лапатінібу до величини, що відповідає застосуванню лапатінібу без індукторів CYP3A4. Однак нині немає клінічних даних про застосування лапатинібу у пацієнтів, які отримують сильний індуктор ізоферменту CYP3A4. Після відміни потужного індуктора ізоферменту,Тільки приблизно через 2 тижні слід знову зменшити дозу лапатінібу до рекомендованої. Розчинність лапатінібу залежить від pH. Слід уникати супутнього застосування речовин, що збільшують pH шлункового соку, оскільки розчинність та абсорбція лапатінібу може зменшуватися. Раніше лікування інгібітором протонної помпи (наприклад, езомепразолом) знижувало активність лапатінібу в середньому на 27% (у межах від 6% до 49%). Цей ефект зменшується зі збільшенням віку приблизно від 40 до 60 років. Тому слід з обережністю призначати лапатініб пацієнтам, які приймали інгібітори протонної помпи.оскільки розчинність та абсорбція лапатінібу може зменшуватися. Раніше лікування інгібітором протонної помпи (наприклад, езомепразолом) знижувало активність лапатінібу в середньому на 27% (у межах від 6% до 49%). Цей ефект зменшується зі збільшенням віку приблизно від 40 до 60 років. Тому слід з обережністю призначати лапатініб пацієнтам, які приймали інгібітори протонної помпи.оскільки розчинність та абсорбція лапатінібу може зменшуватися. Раніше лікування інгібітором протонної помпи (наприклад, езомепразолом) знижувало активність лапатінібу в середньому на 27% (у межах від 6% до 49%). Цей ефект зменшується зі збільшенням віку приблизно від 40 до 60 років. Тому слід з обережністю призначати лапатініб пацієнтам, які приймали інгібітори протонної помпи. Лапатініб інгібує in vitro ізофермент CYP3A4 у клінічно значущих концентраціях. Одночасне застосування лапатинібу з перорально призначеним мідазоламом призводить до підвищення AUC мідазоламу приблизно на 45%. При внутрішньовенному введенні мідазоламу не було клінічно значущого підвищення AUC. Необхідна обережність при одночасному застосуванні лапатінібу з перорально призначеними препаратами з вузьким терапевтичним діапазоном, які є субстратами ізоферменту CYP3A4. Лапатініб інгібує CYP2C8 in vitro у клінічно значущих концентраціях. Слід з обережністю застосовувати лапатініб при одночасному застосуванні з препаратами з вузьким терапевтичним діапазоном, які є субстратами CYP2C8. Одночасне застосування лапатінібу з паклітакселом підвищує вплив паклітакселу на 23% у зв'язку з інгібуванням лапатінібу CYP2C8 та/або Р-глікопротеїну (Pgp). Підвищення частоти народження та вираженості діареї та нейтропенії спостерігалося при використанні комбінації лапатінібу та паклітакселу у клінічних дослідженнях. Рекомендується з обережністю застосовувати лапатініб одночасно з паклітакселом. Одночасне застосування лапатінібу з доцетакселом не мало значного впливу на AUC або Сmах будь-яких активних речовин. Однак відзначалося підвищення частоти виникнення спричиненої доцетакселом нейтропенії. Одночасне застосування лапатінібу з іринотеканом (при введенні в рамках схеми лікування FOLFIRI) призводило до підвищення AUC активного метаболіту іринотекану, SN-38, приблизно на 40%. Точний механізм цієї взаємодії невідомий. Рекомендується з обережністю застосовувати лапатініб одночасно з іринотеканом. Лапатініб є субстратом для транспортних білків Pgp та BCRP. Інгібітори та індуктори даних білків можуть змінювати активність та/або розподіл лапатінібу. Лапатініб пригнічує транспортний білок Pgp in vitro у клінічно значущих концентраціях. Одночасне застосування лапатінібу з дигоксином призводить до підвищення AUC дигоксину приблизно на 98%. Слід з обережністю застосовувати лапатініб при одночасному застосуванні з препаратами з вузьким терапевтичним діапазоном, які є субстратами PgP. Лапатиніб пригнічує транспортні білки BCRP та ОАТР1В1 in vitro. Клінічне значення цих ефектів не вивчалося, але не виключено, що лапатініб може впливати на фармакокінетику субстратів BCRP (наприклад, топотекану) та ОАТР1В1 (наприклад, розувастатину). Застосування лапатінібу у комбінації з капецитабіном, летрозолом або трастузумабом не впливає на фармакокінетичні параметри цих препаратів. Біодоступність лапатінібу залежить від їди.Спосіб застосування та дозиПрепарат Тайверб приймають за 1 годину до їди або через 1 годину після їжі. Добову дозу, що рекомендується, не можна ділити на прийоми. Пропущені дози лапатинибу не поповнюються, тобто. приймати пропущені дози, зменшуючи інтервали між прийомами, не слід. Місцево-поширений або метастатичний рак молочної залози з гіперекспресією HER2 У комбінації з капецитабіном Рекомендована доза лапатинібу становить 1250 мг (п'ять таблеток) одноразово на добу, щодня у комбінації з капецитабіном. Рекомендована доза капецитабіну - 2000 мг/м2 на добу, в 2 прийоми (кожні 12 годин) щодня з 1 по 14 день кожного 21 денного циклу терапії. Рекомендується приймати капецитабін з їжею або протягом 30 хв після їди. У комбінації з трастузумабом Рекомендована доза лапатінібу становить 1000 мг (чотири таблетки) одноразово на добу, щодня у комбінації з трастузумабом. Рекомендована доза трастузумабу – 4 мг/кг у вигляді внутрішньовенної навантажувальної дози, потім 2 мг/кг внутрішньовенно один раз на тиждень. Гормон-рецептор-позитивний метастатичний рак молочної залози з гіперекспресією HER2 Рекомендована доза лапатинібу становить 1500 мг (шість таблеток) одноразово на добу, щодня у комбінації з інгібітором ароматази. Рекомендована доза летрозолу (одного з можливих препаратів - інгібіторів ароматазу) при прийомі в комбінації з лапатінібом становить 2,5 мг одноразово на добу, щодня. Якщо лапатініб призначений у комбінації з іншим інгібітором ароматази, необхідно вивчити режим дозування відповідного препарату цієї групи. Припинення прийому лапатинібу або зменшення дози (усі показання) Порушення з боку серцево-судинної системи Лікування лапатинибом має бути припинено у разі появи симптомів зниження фракції викиду лівого шлуночка (ФВЛШ) до 3 ступеня або більше (згідно з загальним критерієм токсичності Національного онкологічного інституту США) або у разі зниження нижче за межу допустимої норми. Лікування лапатинібом може бути відновлено не раніше, ніж через 2 тижні в меншій дозі (зменшеної з 1000 мг на добу до 750 мг на добу при призначенні комбінації з трастузумабом, з 1250 мг на добу до 1000 мг на добу при призначенні комбінації з капецитабіном або с 1500 мг на добу до 1250 мг на добу при призначенні з інгібітором ароматази), якщо ФВЛШ знаходиться в межах норми, і у пацієнта відсутні симптоми серцевої недостатності. За наявними даними, більшість випадків зниження ФВЛШ відбувається протягом перших 12 тижнів лікування,проте поки що недостатньо даних про тривалий вплив лапатінібу. Інтерстиціальна хвороба легень та/або пневмоніти Лікування лапатінібом має бути припинено у разі появи легеневих симптомів, що свідчать про розвиток інтерстиціальної хвороби легень та/або пневмоніту 3-го ступеня або вище (відповідно до загальних критеріїв токсичності Національного онкологічного інституту США). Діарея Лікування лапатінібом повинно бути призупинено у пацієнтів з діареєю 3-го ступеня, або 1-го або 2-го ступеня з ускладненими симптомами (згідно з загальним критерієм токсичності Національного онкологічного інституту США) (спастичні болі в животі від помірного до тяжкого ступеня, нудота або блювання. 2-го ступеня або вище (відповідно до загальних критеріїв токсичності Національного онкологічного інституту США), зниження працездатності, лихоманка, сепсис, нейтропенія, виражені кровотечі або зневоднення). Лікування лапатинібом може бути відновлено в нижчій дозі (зниження з 1000 мг на добу до 750 мг на добу, з 1250 мг на добу до 1000 мг на добу або з 1500 мг на добу до 1250 мг на добу) якщо вираженість діареї зменшилася до 1 -й ступеня та нижче.Лікування лапатінібом має бути повністю припинено у пацієнтів з діареєю 4-го ступеня (відповідно до загальних критеріїв токсичності Національного онкологічного інституту США). Інші прояви токсичності препарату Рішення про припинення лікування або перерву в лікуванні препаратом може бути прийняте, коли вираженість токсичних ефектів, що розвиваються, вища або дорівнює 2-му ступеню (відповідно до загальних критеріїв токсичності Національного онкологічного інституту США). Лікування може бути відновлено з дози 1000мг/сут при призначенні в комбінації з трастузумабом, 1250мг/сут при призначенні в комбінації з капецитабіном або 1500 мг/сут при призначенні в комбінації з інгібітором ароматази, якщо вираженість токсичних ефектів нижче . У разі повторного виникнення токсичних ефектів доза лапатинібу повинна бути знижена з 10000 мг добу до 750 мг на добу при призначенні в комбінації з трастузумабом,з 1250 мг на добу до 1000 мг на добу при призначенні в комбінації з капецитабіном або з 1500 мг на добу до 1250 мг на добу при призначенні в комбінації з інгібітором ароматази. Особливі групи пацієнтів Діти Немає досвіду застосування. Пацієнти похилого віку Недостатньо даних про застосування лапатінібу у пацієнтів старше 65 років. Пацієнти з порушенням функції нирок Немає досвіду застосування лапатинібу у пацієнтів з тяжкими порушеннями функції нирок, однак малоймовірно, що буде потрібна корекція режиму дозування у зв'язку з тим, що менше 2% введеної дози виводиться нирками. Пацієнти з порушенням функції печінки Лапатініб метаболізується у печінці. Помірні та тяжкі порушення функції печінки асоційовані з підвищенням системної експозиції на 56 % та 85 % відповідно. Слід з обережністю призначати лапатініб пацієнтам із порушенням функції печінки. У пацієнтів з тяжкими порушеннями функції печінки (клас С за шкалою Чайлд-П'ю) необхідно знижувати дозу лапатінібу. Зменшення дози з 1250 мг на добу до 750 мг на добу (при призначенні в комбінації з капецитабіном) або з 1500 мг на добу до 1 ТОВ мг на добу (при застосуванні в комбінації з інгібітором ароматази) у таких пацієнтів призводить до нормалізації AUC. При розвитку тяжких проявів гепатотоксичності під час застосування лапатінібу необхідно відмінити препарат, повторне призначення неприпустимо.ПередозуванняНе існує специфічного антидоту для інгібування EGFR (ERBB1) та/або HER2/neu (ERBB2) фосфорилювання тирозину. Максимальна добова доза у клінічних дослідженнях становила 1800 мг. У клінічних дослідженнях було показано, що частіший прийом препарату може призводити до підвищення концентрацій лапатінібу в сироватці крові, тому не слід приймати пропущені дози, зменшуючи інтервали між прийомами. Прийом препарату необхідно відновлювати, починаючи з наступної запланованої добової дози. Симптоми Безсимптомні та симптоматичні ознаки передозування відзначалися у пацієнтів, які приймали лапатініб. Символи, що спостерігалися, включали наслідки, пов'язані з побічними діями лапатинібу, і в деяких випадках виразка шкіри, синусову тахікардію (проте, з нормальною ЕКГ) та/або ураження слизової оболонки. Лікування Симптоматична терапія. Виведення лапатиніпу нирками незначне у зв'язку з високим зв'язком з білками плазми. Тому очікується, що гемодіаліз буде неефективним для посилення виведення лапатінібу. Подальше лікування слід проводити за клінічними показаннями або за рекомендаціями національного токсикологічного центру, якщо є.Запобіжні заходи та особливі вказівкиЛікування лапатінібом слід проводити лише під контролем спеціаліста, який має досвід застосування протипухлинних препаратів. Кардіотоксичність Застосування лапатінібу супроводжувалося зниженням ФВЛШ. Перед початком лікування необхідно обов'язково визначати ФВЛШ, щоб переконатися, що ФВЛШ знаходиться у допустимих межах. Під час лікування лапатинібом контроль ФВЛШ повинен бути продовжений, щоб не пропустити зниження за межі допустимих значень. Невелике, залежне від концентрації, збільшення інтервалу QTc спостерігали у неконтрольованому відкритому дослідженні з підвищенням дози лапатінібу у пацієнтів з поширеним пухлинним процесом. Слід дотримуватися обережності при призначенні лапатінібу пацієнтам, у яких вже є або може виникнути подовження інтервалу QTc, включаючи пацієнтів з гіпокаліємією або гіпомагніємією, уродженим синдромом подовженого інтервалу QT; пацієнтів, які приймають антиаритмічні препарати або інші лікарські засоби,які призводять до подовження інтервалу QT. Перед початком застосування лапатінібу слід усунути гіпокаліємію, гіпокальціємію або гіпомагніємію. Інтерстиційна хвороба легень та пневмоніт Є повідомлення про випадки розвитку інтерстиціальної хвороби легень та пневмоніту у зв'язку з прийомом лапатінібу. Пацієнти повинні бути під наглядом фахівця для виключення виникнення легеневих симптомів, що свідчать про розвиток інтерстиціальної хвороби легень та/або пневмоніту. Діарея Є повідомлення про випадки діареї, у тому числі діареї важкого ступеня при лікуванні лапатінібом. Діарея може мати важкий характер, були описані випадки зі смертельним результатом. Як правило, діарея виникала на ранніх етапах лікування лапатінібом, при цьому майже половина таких пацієнтів діарея виникала протягом перших 6 днів. Діарея зазвичай триває 4-5 днів. Лапатініб-індукована діарея проявляється, як правило, легкою мірою; діарея 3-го та 4-го ступеня (відповідно до загальних критеріїв токсичності Національного онкологічного інституту США) спостерігається менш ніж у 10 % і менш ніж у 1 % пацієнтів, відповідно. Раннє виявлення та своєчасне лікування мають велике значення для оптимального контролю діареї. Пацієнтів необхідно проінструктувати про те, що вони негайно повинні повідомляти про будь-які симптоми порушення кишечника.Рекомендується своєчасне лікування діареї протидіарейними засобами (наприклад, лоперамідом) після першого випадку неоформленого випорожнення. При діареї тяжкого ступеня може знадобитися призначення електролітів і рідини для підтримки адекватного водно-сольового обміну (перорально або внутрішньовенно), використання антибіотиків, таких як фторхінолони (особливо, якщо діарея триває більше 24 годин; якщо спостерігається лихоманка або нейтропенія 3-й або 4-й й ступеня), зупинення прийому або відміна препарату.таких як фторхінолони (особливо, якщо діарея триває більше 24 годин; якщо спостерігається лихоманка або нейтропенія 3-го або 4-го ступеня), зупинення прийому або відміна препарату.таких як фторхінолони (особливо, якщо діарея триває більше 24 годин; якщо спостерігається лихоманка або нейтропенія 3-го або 4-го ступеня), зупинення прийому або відміна препарату. Контрацепція Під час терапії лапатінібом та як мінімум протягом 3-х місяців після її закінчення необхідно використовувати надійні методи контрацепції. Гепатотоксичність Прояви гепатотоксичності (активність аланінамінотрансферази (АЛТ) або аспартатамінотрансферази (ACT), що перевищують верхню межу норми в 3 рази; вміст загального білірубіну, що перевищує верхню межу норми в 1,5 рази) спостерігалися в клінічних дослідженнях (менше 1% пацієнтів) та в період . Гепатотоксичність може бути тяжкою. Випадки з летальним результатом були зареєстровані, хоча причинно-наслідковий зв'язок з прийомом лапатінібу не було встановлено. Гепатотоксичність може виникати від декількох днів до декількох місяців після початку терапії. Необхідно проводити контроль лабораторних показників функції печінки (трансамінази, білірубіну та лужної фосфатази) до початку терапії, далі кожні 4-6 тижнів протягом курсу лікування та за клінічними показаннями.При виникненні тяжкого ступеня порушення функції печінки необхідно відмінити лапатініб, повторне призначення препарату неприпустимо. Пацієнти, носії алелів HLA DQA1*02:01 та DRB1*07:01, мають підвищений ризик виникнення гепатотоксичності, пов'язаний із застосуванням лапатінібу. У пацієнтів, які застосовували лапатініб як монотерапію, загальний ризик розвитку тяжкого ступеня порушення функції печінки (АЛТ більш ніж у 5 разів вищий за межі норми, 3-й ступінь (відповідно до загальних критеріїв токсичності Національного онкологічного інституту США)) був вищим (близько 8 %) у носіїв DQA1 *02:01 та DRB1*07:01, ніж у не носіїв (0,5%). Носіння алелі HLA властиве (від 15% до 25%) європеоїдної, азіатської, африканської та латиноамериканської популяцій, але нижче (1%) у японській популяції. При призначенні лапатінібу пацієнтам із наявними порушеннями функції печінки тяжкого ступеня в анамнезі рекомендовано застосування лапатінібу у зниженій дозі. У пацієнтів з вираженою гепатоксичністю, що виникла під час терапії, необхідно відмінити лапатініб та не відновлювати його застосування. Одночасне застосування інгібіторів або індукторів CYP3A4 Необхідно обережно призначати лапатініб разом з інгібіторами або індукторами ізоферменту CYP3A4 через ризик підвищення або зниження (відповідно) системного впливу лапатінібу. Вплив на здатність до керування автотранспортом та управління механізмами Вплив на здатність керувати транспортними засобами та займатися іншими видами діяльності, що вимагають підвищеної концентрації уваги та швидкості психомоторних реакцій, не вивчалося. З механізму дії лапатиниба, не можна припустити несприятливий вплив препарату такі види діяльності. Однак слід брати до уваги загальний стан пацієнта та профіль побічних дій лапатінібу, необхідно дотримуватися обережності при керуванні транспортними засобами та заняттями іншими потенційно небезпечними видами діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
347,00 грн
139,00 грн
Склад, форма випуску та упаковкаАктивна речовина парацетамол 650 мг; феніраміну малеат 20 мг; фенілефрину гідрохлорид 10 мг; Допоміжні речовини: сахароза - 12 600 мг, ацесульфам калію - 19 мг, барвник хіноліновий жовтий - 0.147 мг, барвник сонячний захід жовтий - 0.035 мг, мальтодекстрин M100 - 26 мг, кремнію діоксид - 8 TD 300 мг, ароматизатор лимонний натуральний Durarome 860.202 TD 09.91 – 35 мг, лимонна кислота – 1000 мг, натрію цитрату дигідрат – 180 мг, кальцію фосфат – 35 мг.Опис лікарської формиПорошок для приготування розчину для вживання (лимонний) сипкий, що містить гранули білого і жовтого кольору, зі специфічним запахом, допускається наявність м'яких грудок.ХарактеристикаЗасіб для усунення симптомів ГРЗ та "застуди" (ненаркотичний аналгетик+судинозвужувальний засіб+H1-гістамінових рецепторів блокатор)Фармакотерапевтична групаКомбінований препарат, дія якого обумовлена компонентами, що входять до його складу. Має жарознижувальну, аналгетичну, судинозвужувальну дію, усуває симптоми "застуди". Звужує судини та усуває набряк слизової оболонки порожнини носа та носоглотки. Парацетамол має знеболювальну та жарознижувальну дію шляхом придушення синтезу простагландинів у ЦНС. Не впливає на функцію тромбоцитів та гемостаз. Фенірамін – протиалергічний засіб, блокатор гістамінових H1-рецепторів. Усуває алергічні симптоми, помірно дає седативний ефект, а також проявляє антимускаринову активність. Фенілефрин - альфа1-адреноміметик, що викликає звуження судин, усуває набряклість та гіперемію слизової оболонки порожнини носа.ФармакокінетикаПарацетамол Парацетамол швидко і практично повністю всмоктується із ШКТ. Cmax у плазмі досягається через 10-60 хв після прийому внутрішньо. Розподіляється у більшості тканин організму. Проникає через плацентарний бар'єр, що виділяється з грудним молоком. У терапевтичних концентраціях зв'язування з білками плазми незначне, але зростає зі збільшенням концентрації. Зазнає первинного метаболізму в печінці. Виводиться в основному із сечею у вигляді глюкуронідів та сульфатів. T1/2 становить від 1 до 3 год. Фенірамін Cmax феніраміну в плазмі досягається приблизно через 1-2.5 год. T1/2 фенирамина - 16-19 год. 70-83% дози виводиться з організму із сечею у вигляді метаболітів або у незміненому вигляді. Фенілефрин Фенілефрин всмоктується із ШКТ. Метаболізується при "першому проходженні" через стінку кишечника і в печінці, тому при внутрішньому прийомі фенілефрину гідрохлорид характеризується обмеженою біодоступністю. Cmax у плазмі досягається в інтервалі від 45 хв до 2 год. Виводиться нирками майже повністю у вигляді сульфатних сполук. T1/2 становить 2-3 год.ІнструкціяВсередину. Вміст одного пакетика розчиняють у 1 склянці (250 мл) гарячої, але з киплячої води. Приймають у гарячому вигляді. Повторну дозу можна приймати через кожні 4-6 годин (не більше 3-4 доз протягом 24 годин). ТераФлю® Екстра можна застосовувати в будь-який час, але найкращий ефект приносить прийом препарату перед сном, на ніч. Якщо не спостерігається полегшення симптомів протягом 3 днів після початку застосування препарату, необхідно звернутися до лікаря. Не слід застосовувати ТераФлю® Екстра більше 5 днів. У пацієнтів з порушенням функції печінки або синдромом Жільбер необхідно зменшити дозу або збільшити інтервал між прийомами. При нирковій недостатності тяжкого ступеня (КК У пацієнтів похилого віку корекція дози не потрібна.Показання до застосуванняСимптоматичне лікування інфекційно-запальних захворювань (ГРВІ, у т.ч. грипу), що супроводжуються високою температурою, ознобом, головним болем, нежиттю, закладеністю носа, чханням, болями у м'язах.Протипоказання до застосуванняПідвищена чутливість до компонентів препарату; тяжкі серцево-судинні захворювання; артеріальна гіпертензія; портальна гіпертензія; цукровий діабет; гіпертиреоз; закритокутова глаукома; феохромоцитома; алкоголізм; дефіцит сахарази/ізомальтази, непереносимість фруктози, глюкозо-галактозна мальабсорбція; одночасний або протягом попередніх 2 тижнів прийом інгібіторів МАО; одночасний прийом трициклічних антидепресантів, бета-адреноблокаторів, інших симпатоміметиків; вагітність; період грудного вигодовування; дитячий вік до 12 років.Вагітність та лактаціяНе рекомендується застосовувати препарат при вагітності та грудному вигодовуванні через відсутність даних щодо безпечного застосування препарату у даної категорії пацієнтів.Побічна діяВизначення частоти побічних ефектів: дуже часто (≥1/10), часто (≥1/100 та З боку системи кровотворення: дуже рідко – тромбоцитопенія, агранулоцитоз, лейкопенія, панцитопенія. Алергічні реакції: рідко – гіперчутливість (висипання, задишка, анафілактичний шок), кропив'янка, ангіоневротичний набряк; частота невідома – анафілактична реакція, синдром Стівенса-Джонсона, токсичний епідермальний некроліз. З боку нервової системи: часто – сонливість; рідко – запаморочення, біль голови. Порушення психіки: рідко – підвищена збудливість, порушення сну. З боку органу зору: рідко – мідріаз, парез акомодації, підвищення внутрішньоочного тиску. З боку серцево-судинної системи: рідко – тахікардія, відчуття серцебиття, артеріальна гіпертензія. З боку травної системи: часто – нудота, блювання; рідко – запор, сухість слизової оболонки порожнини рота, абдомінальний біль, діарея. З боку печінки та жовчовивідних шляхів: рідко – підвищення активності печінкових трансаміназ. З боку шкіри та підшкірних тканин: рідко – шкірний висип, свербіж, еритема. З боку сечовивідної системи: рідко – утруднення сечовипускання. Загальні реакції: рідко – нездужання. Якщо будь-які з вищезазначених побічних ефектів посилюються і з'являються будь-які інші побічні ефекти, пацієнт повинен звернутися до лікаря.Взаємодія з лікарськими засобамиПарацетамол Посилює ефекти інгібіторів МАО, седативних засобів, етанолу. Ризик гепатотоксичної дії парацетамолу підвищується при одночасному застосуванні барбітуратів, фенітоїну, фенобарбіталу, карбамазепіну, рифампіцину, ізоніазиду, зидовудину та інших індукторів мікросомальних ферментів печінки. При тривалому регулярному застосуванні парацетамолу можливе посилення антикоагулянтного ефекту варфарину та інших кумаринів, при цьому збільшується ризик кровотечі. Поодиноке застосування парацетамолу не має істотного впливу. Метоклопрамід підвищує швидкість всмоктування парацетамолу та зменшує час досягнення його Cmax у плазмі крові. Аналогічним чином домперидон може призвести до збільшення швидкості абсорбції парацетамолу. Парацетамол може призводити до збільшення T1/2 хлорамфеніколу. Парацетамол здатний зменшувати біодоступність ламотриджину, при цьому можливе зменшення ефективності ламотриджину через індукцію його метаболізму в печінці. Абсорбція парацетамолу може бути знижена при одночасному застосуванні з колестіраміном, але зниження всмоктування незначне, якщо колестірамін приймаю на годину пізніше. Регулярне застосування парацетамолу одночасно з зидовудином може спричинити нейтропенію та підвищувати ризик пошкодження печінки. Пробенецид впливає на метаболізм парацетамолу. У пацієнтів, які одночасно застосовують пробенецид, дозу парацетамолу слід зменшити. Гепатотоксичність парацетамолу посилюється при тривалому надмірному вживанні етанолу (алкоголю). Парацетамол може вплинути на результати тесту визначення сечової кислоти з використанням преципітуючого реагенту фосфовольфрамату. Фенірамін Можливе посилення впливу інших речовин на ЦНС (наприклад, інгібіторів МАО, трициклічних антидепресантів, алкоголю, протипаркінсонічних препаратів, барбітуратів, транквілізаторів та наркотичних засобів). Фенірамін може пригнічувати дію антикоагулянтів. Фенілефрин Терафлю Екстра протипоказаний пацієнтам, які отримують або отримували інгібітори МАО протягом останніх 2 тижнів. Фенілефрин може потенціювати дію інгібіторів МАО та спричинити гіпертонічний криз. Одночасне застосування фенілефрину з іншими симпатоміметичними препаратами або трициклічними антидепресантами (наприклад, амітриптилін) може призвести до збільшення ризику небажаних реакцій з боку серцево-судинної системи. Фенілефрин може знижувати ефективність бета-адреноблокаторів та інших антигіпертензивних препаратів (наприклад, дебрізохіна, гуанетидину, резерпіну, метилдопи). Можливе підвищення ризику артеріальної гіпертензії та інших побічних ефектів із боку серцево-судинної системи. Одночасне застосування фенілефрину з дигоксином та серцевими глікозидами може підвищувати ризик порушення ритму серця або інфаркту міокарда. Одночасне застосування фенілефрину з алкалоїдами ріжків (ерготамін і метисергід) може збільшити ризик ерготизму.ПередозуванняСимптоми передозування зумовлені переважно парацетамолом. Парацетамол Симптоми: переважно виявляються після прийому 10-15 г парацетамолу. У тяжких випадках передозування парацетамол має гепатотоксичну дію, в т.ч. може спричинити некроз печінки. Також передозування може спричинити необоротну нефропатію та необоротне ураження печінки. Виразність передозування залежить від дози, тому пацієнтів слід попереджати про заборону одночасного прийому інших препаратів, які містять парацетамол. Виражений ризик отруєння особливо у пацієнтів похилого віку, у дітей, у пацієнтів із захворюваннями печінки, у випадках хронічного алкоголізму, у пацієнтів із виснаженням та у пацієнтів, які приймають індуктори мікросомальних ферментів печінки. Передозування парацетамолу може призвести до печінкової недостатності, енцефалопатії, коми та смерті. Симптоми передозування парацетамолом у перші 24 год: блідість шкірних покривів, нудота, блювання, анорексія, судоми. Біль у животі може бути першою ознакою ураження печінки і зазвичай не виявляється протягом 24-48 годин і іноді може проявитися пізніше, через 4-6 днів. Пошкодження печінки проявляється максимально через 72-96 годин після прийому препарату. Також може з'явитися порушення метаболізму глюкози та метаболічний ацидоз. Навіть за відсутності ураження печінки може розвинутись гостра ниркова недостатність та гострий тубулярний некроз. Повідомлялося про випадки серцевої аритмії та розвитку панкреатиту. Лікування: введення ацетилцистеїну внутрішньовенно або перорально як антидот, промивання шлунка, прийом внутрішньо метіоніну можуть мати позитивний ефект принаймні протягом 48 годин після передозування. Рекомендовано прийом активованого вугілля, моніторинг дихання та кровообігу. У разі розвитку судом можливе призначення діазепаму. Фенірамін та фенілефрин Симптоми: сонливість, до якої надалі приєднується занепокоєння (особливо у дітей), зорові порушення, висипання, нудота, блювання, головний біль, підвищена збудливість. запаморочення, безсоння, порушення кровообігу, кома, судоми, зміни поведінки, підвищення артеріального тиску та брадикардія. При передозуванні феніраміну повідомлялося про випадки атропіноподібного "психозу". Лікування: специфічний антидот відсутній. Необхідні звичайні заходи надання допомоги, що включають призначення активованого вугілля, сольових проносних, заходів для підтримки серцевої та дихальної функцій. Не слід призначати психостимулюючі засоби (метилфенідат) через небезпеку виникнення судом. При артеріальній гіпотензії можливе застосування вазопресорних препаратів. У разі підвищення АТ можливе внутрішньовенне введення альфа-адреноблокаторів, т.к. фенілефрин є селективним агоністом α1-адренорецепторів, отже гіпотензивний ефект при передозуванні слід лікувати шляхом блокування α1-адренорецепторів. При розвитку судом вводити діазепам.Запобіжні заходи та особливі вказівкиЗ обережністю: при вираженому атеросклерозі коронарних артерій, серцево-судинних захворюваннях, гострому гепатиті, гемолітичній анемії, бронхіальній астмі, тяжких захворюваннях печінки або нирок, гіперплазії передміхурової залози, утрудненні сечовипускання внаслідок гіпертрофії передміхурової залози, вродженої гіпербілірубінемії (синдроми Жильбера, Дубіна-Джонсона і Ротора), при виснаженні, зневодненні, пилородуоденальної обструкції, стенозуючій виразці шлунка та/або дванадцятипалої кишки, епілепсії, при одночасному прийомі препаратів, здатних негативно вплинути.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. речовини: парацетамол 650,0 мг, хлорфенаміну малеат 4,0 мг, фенілефрину гідрохлорид 10,0 мг; Допоміжні речовини: кремнію діоксид колоїдний 0,40 мг, лак на основі барвника хіноліновий жовтий 0,85 мг, лактоза моногідрат 3,10 мг, магнію стеарат 3,50 мг, гіпролоза 17,00 мг, кроскармеллоза натрію 57 кукурудзяний 124,00 мг; плівкова оболонка: лак на основі барвника хіноліновий жовтий 0,0331 мг, барвник хіноліновий жовтий 0,0392 мг, титану діоксид 1,0882 мг, метилпарагідорксибензоат 0,0889 мг, повідон К-30 0,4353 мг, макрогол-400 1,7412 мг, метилцелюлоза 3,9176 мг. По 10 таблеток, покритих плівковою оболонкою, поміщають у блістер із ПВХ/ПВДХ та фольги алюмінієвої. По 1 або 2 блістери разом з інструкцією із застосування поміщають у картонну пачку. На вторинній упаковці допускається наявність контролю першого розтину.Опис лікарської формиСвітло-жовті, довгасті, двоопуклі таблетки, покриті плівковою оболонкою, зі скошеними краями. На зламі пігулка світло-жовтого кольору.Фармакотерапевтична групаГРЗ та "застуди" симптомів засіб усунення (аналгезуючий ненаркотичний засіб+альфа-адреноміметик+H1-гістамінових рецепторів блокатор).ФармакокінетикаПарацетамол Парацетамол швидко та практично повністю всмоктується із шлунково-кишкового тракту. Максимальні концентрації у плазмі досягаються через 10-60 хвилин після прийому внутрішньо. Парацетамол широко розподіляється у всіх тканинах організму. Він проникає через плацентарний бар'єр та секретується із грудним молоком. Зв'язування з білками плазми незначне при звичайних терапевтичних концентраціях, але зростає з підвищенням концентрацій. Парацетамол метаболізується в печінці насамперед двома шляхами: глюкуронідація та сульфатація. Він виводиться нирками, головним чином, у вигляді кон'югатів глюкуроніду та сульфату. Період напіввиведення становить від 1 до 3 годин. При тяжких порушеннях функції нирок (кліренс креатиніну менше 30 мл/хв) виведення парацетамолу та його метаболітів затримується. Фенілефрія гідрохлорид Фенілефрину гідрохлорид всмоктується зі шлунково-кишкового тракту і метаболізується моноаміноксидазою при первинному проходженні через стінку кишечника і в печінці, тому при внутрішньому прийомі фенілефрину гідрохлорид має обмежену біодоступність. Він виводиться нирками майже повністю як сульфатного кон'югату. Максимальні концентрації препарату в плазмі досягаються протягом 45 хвилин – 2 години, а період напіввиведення препарату з плазми становить 2-3 години. Хлорфенаміну малеат Хлорфенамін відносно повільно всмоктується із шлунково-кишкового тракту, максимальні концентрації хлорфенаміну в плазмі досягаються через 2,5-6 годин після прийому препарату. Речовина має низьку біодоступність на рівні 25-50%. Близько 70% хлорфенаміну у кровотоку зв'язується з білками плазми. Він піддається широкому розподілу у тканинах організму, включаючи ЦНС. Хлорфенамін піддається значному метаболізму при первинному проходженні. Тривалість дії становить 4-6 годин. У дітей відзначалося більш швидке та повне всмоктування, більш швидкий кліренс та більш короткий період напіввиведення. Період напіввиведення становить від 2 до 43 годин, навіть за середньої тривалості дії 4-6 годин. Частина хлорфенаміну у незміненому вигляді з метаболітами виводилася нирками.ФармакодинамікаКомбінований засіб, що має жарознижувальну, протизапальну, протинабрякову, знеболювальну та протиалергічну дію, усуває симптоми "застуди". Дія препарату обумовлена компонентами, що входять до його складу. Парацетамол має жарознижувальну дію, блокуючи циклооксигеназу переважно в центральній нервовій системі, впливаючи на центри болю та терморегуляції. Практично не має протизапальної дії. Парацетамол не впливає на синтез простагландинів у периферичних тканинах, не надаючи таким чином негативного впливу на водно-сольовий обмін (затримка Na+ та води) та слизову оболонку шлунково-кишкового тракту. Фенілефрин - альфа-адреноміметик, звужує судини, усуває набряклість та гіперемію слизової оболонки порожнини носа, носоглотки та придаткових пазух носа, зменшує ексудативні прояви (нежить). Хлорфенамін – блокатор Н1-гістамінових рецепторів, пригнічує симптоми алергічного риніту: чхання, нежить, свербіж очей, носа, горла.Показання до застосуванняСимптоматична терапія інфекційно-запальних захворювань (ГРВІ, грип), що супроводжуються високою температурою, лихоманкою, головним болем, нежиттю, закладеністю носа, чханням та болями у м'язах.Протипоказання до застосуванняПідвищена чутливість до компонентів препарату. Прийом інгібіторів моноаміноксидази (одночасно або попередні 14 днів), трициклічних антидепресантів, бета-адреноблокаторів, інших симпатоміметиків. Тяжкі серцево-судинні захворювання, артеріальна гіпертензія, гіпертиреоз, закритокутова глаукома, феохромоцитома, непереносимість лактози, дефіцит лактази, глюкозо-галактозна мальабсорбція. Вагітність, період грудного вигодовування. Дитячий вік віком до 12 років. З обережністю: Цукровий діабет, порушення функції печінки, порушення функції нирок, гіперплазія передміхурової залози, гемолітична анемія, дефіцит глюкозо-6-фосфатдегідрогенази, бронхіальна астма, хронічна обструктивна хвороба легень (хронічний бронхіт), емфізема легеноз , епілепсія, серцево-судинні захворювання Не слід одночасно приймати інші препарати, що містять парацетамол, а також інші препарати, що впливають на функцію печінки. Слід обережно приймати у пацієнтів з алкогольною залежністю.Вагітність та лактаціяЗастосування ТераФлю ЕкстраТаб не рекомендовано під час вагітності та в період грудного вигодовування. Безпека ТераФлю ЕкстраТаб при застосуванні під час вагітності та в період грудного вигодовування спеціально не досліджувалась. Дані про потенційні ефекти кожного індивідуального інгредієнта на вагітність та грудне вигодовування наведені нижче. Вагітність Епідеміологічні дослідження при вагітності показали відсутність несприятливого ефекту при застосуванні перорального парацетамолу у рекомендованій дозі. Дослідження репродуктивної функції з оцінки перорального препарату не виявили ознак вад розвитку чи фетотоксичності. За нормальних умов застосування парацетамол може застосовуватися протягом усієї вагітності після оцінки співвідношення користі-ризику. Є обмежені дані щодо застосування фенілефрину у вагітних жінок. Звуження судин матки та зниження кровотоку в матці при застосуванні фенілефрину може призвести до гіпоксії плода. Слід уникати застосування фенілефрину під час вагітності. Епідеміологічні дані про застосування у людини не виявили зв'язку між хлорфеніраміном та вродженими вадами розвитку. Однак у зв'язку з недостатністю контрольованих клінічних досліджень слід уникати застосування хлорфеніраміну малеату під час вагітності. Грудне годування Парацетамол виділяється з грудним молоком, але в кількостях, що не є клінічно значущими. Відповідно до опублікованих даних, препарат не протипоказаний у період грудного вигодовування. Відсутні дані про виділення фенілефрину з грудним молоком. Слід уникати прийому препарату в період грудного вигодовування. Відсутня інформація про застосування хлорфеніраміну в період грудного вигодовування у людини. Слід уникати його застосування жінками, які годують груддю.Побічна діяКласифікація частоти виникнення небажаних реакцій: дуже часто (≥1/10); часто (≥ 1/100, < 1/10); нечасто (≥ 1/1000, < 1/100); рідко (≥1/10000, <1/1000); дуже рідко (< 1/10000), включаючи окремі повідомлення, частота невідома (за наявними даними визначити частоту народження неможливо). З боку крові та лімфатичної системи – дуже рідко: тромбоцитопенія, агранулоцитоз, лейкопенія, панцитопенія. З боку імунної системи: - Рідко: гіперчутливість, ангіоневротичний набряк. Невідомо: анафілактична реакція, синдром Стівенса-Джонсона, токсичний епідермальний некроліз. Порушення психіки: - Рідко: нервозність, безсоння. З боку нервової системи: - часто: сонливість; Рідко: запаморочення, біль голови. З боку серця - Рідко: тахікардія, прискорене серцебиття. З боку судин – рідко: артеріальна гіпертонія. З боку шлунково-кишкового тракту: - Часто: нудота, блювання; Рідко: запор, сухість слизової оболонки ротової порожнини. З боку печінки та жовчовивідних шляхів - Рідко: підвищення активності печінкових трансаміназ. З боку шкіри та підшкірних тканин - Рідко: висипання на шкірі, свербіж, еритема, кропив'янка.Взаємодія з лікарськими засобамиПарацетамол Антикоагулянтний ефект варфарину та інших кумаринів може бути посилений при тривалому регулярному застосуванні парацетамолу, при цьому збільшується ризик кровотечі. Періодичне застосування парацетамолу не має суттєвого впливу. Гепатотоксичні речовини можуть призвести до накопичення парацетамолу та передозування. Ризик гепатотоксичності парацетамолу посилюється при застосуванні препаратів, що індукують мікросомальні ферменти печінки, такі як барбітурати, протиепілептичні препарати (наприклад, фенітоїн, фенобарбітал, карбамазепін) та лікарські засоби для лікування туберкульозу, такі як рифампіцин та ізоніазид. Метоклопрамід підвищує швидкість всмоктування парацетамолу та збільшує його максимальну концентрацію у плазмі крові. Аналогічним чином домперидон може призвести до збільшення швидкості абсорбції парацетамолу. Парацетамол може призводити до збільшення періоду напіввиведення хлорамфеніколу. Парацетамол може призвести до зниження біодоступності ламотриджину, при можливому зниженні останнього ефекту, що може призвести до можливого індукування метаболізму в печінці. Абсорбція парацетамолу може бути знижена при одночасному застосуванні з холестираміном, але зниження всмоктування незначне, якщо холестирамін застосовують на годину пізніше. Регулярне застосування парацетамолу одночасно з зидовудином може спричинити нейтропенію та підвищити ризик пошкодження печінки. Пробенецид впливає на метаболізм парацетамолу. У пацієнтів, які одночасно застосовують пробенецид, доза парацетамолу має бути знижена. Гепатотоксичність парацетамолу посилюється при тривалому надмірному вживанні етанолу (алкоголю). Парацетамол може вплинути на результати тестів фосфорновольфрамової сечової кислоти. Фенілефрину гідрохлорид Цей препарат протипоказаний у пацієнтів, які приймають або приймали інгібітори моноаміноксидази протягом останніх двох тижнів. Фенілефрин може потенціювати дію інгібіторів моноаміноксидази та індукувати гіпертонічний криз. Супутнє застосування фенілефрину з іншими симпатометичними препаратами або трициклічними антидепресантами (наприклад, амітриптилін) може призвести до збільшення ризику небажаних реакцій з боку серцево-судинної системи. Застосування фенілефрину може призвести до зниження ефективності бета-адреноблокаторів та інших гіпотензивних засобів (наприклад, дебрізохіна, гуанетидину, резерпіну, метилдопи). Може підвищуватись ризик артеріальної гіпертензії та інших серцево-судинних небажаних реакцій. Супутнє застосування фенілефрину з дигоксином та серцевими глікозидами може призвести до підвищення ризику порушення ритму серця або серцевого нападу. Супутнє застосування алкалоїдів ріжків (ерготаміну) може підвищити ризик ерготизму. Хлорфенаміну малеат Антигістамінні препарати, такі як хлорфенамін, можуть посилити ефект опіоїдних анальгетиків, антиконвульсантів, антидепресантів (трициклічних та інгібіторів моноаміноксидази), інших антигістамінних, протиблювотних та антипсихотичних препаратів, анксіолітиків, снодійних засобів. Оскільки хлорфенамін певною мірою має антихолінергічну активність, ефекти антихолінергетичних препаратів (наприклад, деяких психотропних засобів, атропіну та препаратів для лікування нетримання сечі) можуть бути посилені при застосуванні даного препарату. Це може призвести до появи тахікардії, сухості слизової оболонки порожнини рота, порушень з боку шлунково-кишкового тракту (наприклад, кольк), затримки сечі та головного болю. Метаболізм фенітоїну може пригнічуватися хлорфенаміном, при цьому можливий розвиток токсичності фенітоїну.Спосіб застосування та дозиВсередину. Дорослим – по 1 таблетці кожні 4-6 годин, але не більше 6 таблеток на добу. Дітям старше 12 років – по 1 таблетці кожні 4-6 годин, але не більше 4 таблеток на добу. Рекомендується ковтати пігулку повністю, не розжовуючи, запиваючи водою. Курс лікування не повинен перевищувати 5 днів. Якщо не спостерігається полегшення симптомів протягом 3 днів після початку застосування препарату, необхідно звернутися до лікаря. Дози для спеціальних категорій пацієнтів: Печінкова недостатність У пацієнтів з порушенням функції печінки або синдромом Жільбер необхідно знизити дозу або збільшити інтервал між прийомами. Ниркова недостатність У разі тяжкої форми ниркової недостатності (кліренс креатиніну Літні пацієнти Для пацієнтів похилого віку корекція дози не потрібна.ПередозуванняСимптоми передозування обумовлені переважно наявністю парацетамолу. При гострому передозуванні парацетамол може мати гепатотоксичну дію і навіть спричинити некроз печінки. Передозування парацетамолу, включаючи загальний високий рівень дози після тривалого терапії, може призвести до нефропатії, спричиненої анальгетиками, з необоротною печінковою недостатністю. Пацієнтів слід попередити про неприпустимість одночасного прийому інших препаратів, які містять парацетамол. Існує ризик отруєння, особливо у літніх пацієнтів та маленьких дітей, осіб із захворюванням печінки, у разі хронічного алкоголізму, пацієнтів із хронічним порушенням харчування та хворих, які отримують індуктори мікросомальних ферментів. Передозування парацетамолу може призвести до печінкової недостатності, енцефалопатії, коми та смерті. Симптоми передозування парацетамолом у першу добу включають блідість, нудоту, блювоту та анорексію. Біль у животі може бути першою ознакою ураження печінки, причому вона може з'явитися лише через 24-48 годин, інколи ж і через 4-6 днів після прийому препарату. Найчастіше ознаки ураження печінки виникають через 72-96 годин після прийому препарату. Можливе порушення метаболізму глюкози та метаболічний ацидоз. Гостра ниркова недостатність і гострий некроз ниркових канальців можуть розвинутись навіть за відсутності тяжкого ураження печінки. Відзначалися випадки серцевої аритмії та панкреатиту. Для лікування передозування парацетамолу необхідно негайно розпочати лікування. Протягом перших 48 годин після передозування доцільно застосування N-ацетилцистеїну внутрішньовенно або внутрішньо як антидот парацетамолу, можливе промивання шлунка та/або застосування метіоніну внутрішньо. Доцільно застосування активованого вугілля та контроль дихання та циркуляції. У разі судом може застосовуватися діазепам. Симптоми симпатоміметичного ефекту фенілефрину включають гемодинамічні зміни і серцево-судинний колапс з пригніченням дихання, що виявляється у вигляді, наприклад, сонливості, після чого може наслідувати збудження (особливо у дітей), порушення зору, шкірні висипання, нудота, блювота, постій , безсоння, порушення з боку циркулюючої крові (тромбоцитопенія, агранулоцитоз, лейкопенія, панцитопенія), кома, судоми, артеріальна гіпертонія та брадикардія Лікування включає оперативне промивання шлунка, симптоматичну та підтримуючу терапію. Гіпертензивний ефект можна усунути за допомогою внутрішньовенного блокатора альфа-рецепторів. У разі судом можливе застосування діазепаму. Симптоми передозування хлорфенаміну малеату включають сонливість, зупинку дихання, судоми, антихолінергічні ефекти, дистонічні реакції та серцево-судинний колапс, включаючи аритмію. У дітей симптоми передозування можуть включати порушення координації, збудження, тремор, зміну поведінки, галюцинації, судоми та антихолінергічні ефекти. Лікування включає промивання шлунка у разі потужного передозування чи стимуляція блювоти. Після цього можливе призначення активованого вугілля та проносного для уповільнення всмоктування. У разі судом слід провести седацію за допомогою внутрішньовенного діазепаму або фенітоїну. У тяжких випадках може бути проведена гемоперфузія.Запобіжні заходи та особливі вказівкиЩоб уникнути токсичного ураження печінки, прийом препарату не слід поєднувати із застосуванням алкогольних напоїв. Вплив на здатність до керування автотранспортом та управління механізмами Під час лікування не рекомендується керувати транспортним засобом або іншими механізмами, що потребують концентрації уваги та високої швидкості психомоторних реакцій.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаСпрей - 100 мл: діючі речовини: бензоксонію хлорид 0,2%, лідокаїну гідрохлорид 0,15%; допоміжні речовини: етанол 96% (об./про.) 10%, гліцерин 15%, хлористоводнева кислота 0,1 N 0,0581%, олія м'яти перцевої 0,01%, ментол 0,0025%, очищена вода до 100% . По 30 мл препарату у флаконі з поліетилену високої щільності з розпилюючим пристроєм та захисним ковпачком із поліетилену низької щільності. Флакон у комплекті з насадкою - розпилювачем з поліпропілену та з інструкцією із застосування поміщають у пачку з картону.Опис лікарської формиПрозорий, безбарвний розчин із запахом м'яти.Фармакотерапевтична групаАнтисептичний засіб+місцеанестезуючий засіб.ФармакокінетикаБензоксонію хлорид практично не абсорбується. Приблизно 1% від дози, що застосовується, виявляється в сечі, концентрація речовини в крові практично не виявляється. Не виявлено накопичення речовини у тканинах організму. Лідокаїн абсорбується при пероральному прийомі та через слизову оболонку ротової порожнини. Метаболізується при "першому" проходженні через печінку, при пероральному застосуванні біодоступність становить приблизно 35%. Метаболіти виводяться разом із сечею, менше 10% речовини виводяться у незмінному вигляді.ФармакодинамікаБензоксонія хлорид - сіль четвертинного амонію (N-бензил-N-додецил-N,N-ди(2-гідроксиетил) амонію хлорид), завдяки своїй катіонній структурі має мембранотропну активність і виявляє виражену антибактеріальну дію проти грампозитивних і, меншою мірою, грамнегативних мікроорганізмів. Також має протигрибкову та противірусну активність по відношенню до мембранних вірусів (в т.ч. вірусів грипу, парагрипу та герпесу). Лідокаїн є місцевим анестетиком, який при запальних процесах зменшує болі в горлі при ковтанні.Показання до застосуванняІнфекції порожнини рота та глотки: фарингіт, ларингіт, катаральна ангіна, стоматит, виразковий гінгівіт. Як допоміжний засіб - хронічний тонзиліт.Протипоказання до застосуванняПідвищена чутливість до компонентів, що входять до складу препарату або аміачних сполук, дитячий вік (до 4 років), вагітність, період грудного вигодовування.Вагітність та лактаціяВпливу препарату на репродуктивну функцію та розвиток плода в експерименті виявлено не було. Клінічний досвід застосування препарату у вагітних жінок дуже обмежений, тому не слід застосовувати препарат при вагітності. Немає клінічних даних про проникнення активного компонента у материнське молоко. Проте препарат не рекомендується застосовувати у період грудного вигодовування.Побічна діяКласифікація частоти виникнення побічних реакцій: дуже часто – понад 1/10 призначень (≥10%); часто – понад 1/100, але менше 1/10 призначень (≥ 1%, але < 10%); нечасто – понад 1/1000, але менш ніж 1/100 призначень (≥ 0,1%, але < 1%); рідко – понад 1/10000, але менш ніж 1/1000 призначень (≥ 0,01%, але Місцеві реакції: Нечасто: роздратування, яке має тимчасовий характер. Алергічні реакції: Рідко: алергічні реакції. Повідомлялося про поодинокі випадки розвитку кропив'янки, набряку обличчя та гортані. При застосуванні препарату протягом більше 2-х тижнів може спостерігатися оборотне коричневе забарвлення язика чи зубів.Взаємодія з лікарськими засобамиЕфективність бензоксонію хлориду знижується при одночасному прийомі аніоноактивних агентів, наприклад зубної пасти. Алкоголь підвищує абсорбцію бензоксонію хлориду (слід уникати прийому спиртних напоїв під час проведення терапії).Спосіб застосування та дозиМісцево. Тримаючи вертикально балончик, розпорошують у ротовій порожнині. Дорослі: при проведенні кожної процедури проводять по 4 розпилення (приблизно 0,5 мл), кратність – 3-6 разів на добу. Діти (починаючи з 4 років): не більше 2-3 розпорошень під час проведення кожної процедури, кратність – 3-6 разів на добу. Тривалість лікування має перевищувати 5 днів. Якщо не спостерігається полегшення симптомів захворювання протягом 5 днів після початку застосування препарату, необхідно звернутися до лікаря.ПередозуванняВипадковий прийом великих доз препарату, як і інших аміачних сполук, може призвести до появи нудоти або блювоти. При отруєнні слід випити молока або їсти яєчний білок, збитий у воді. Вміст лідокаїну в ТераФлю® ЛАР є незначним і він не може викликати серйозних симптомів передозування.Запобіжні заходи та особливі вказівкиСпрей ТераФлю® ЛАР призначений лише для місцевого застосування. Вплив на здатність до керування автотранспортом та управління механізмами Не впливає.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
271,00 грн
169,00 грн
Склад, форма випуску та упаковкаАктивна речовина: цетилпіридинію хлорид 2 мг; лідокаїну гідрохлорид 1 мг; Допоміжні речовини: олія листя м'яти перцевої чорнолистної - 0.5 мг, олія листя м'яти перцевої Шіммель - 0.5 мг, левоментол - 6 мг, ацесульфам калію - 6 мг, крохмаль кукурудзяний - 55 мг, лимонної кислоти моногідрат - 5 мг0 , целюлоза мікрокристалічна (Avicel PH-105) – 20 мг, магнію стеарат – 2 мг, сорбітол (Karion 3140) – 1107 мг.Опис лікарської формиТаблетки для розсмоктування (ментолові) білого кольору, прямокутні, зі скошеними краями, із запахом ментолу.ХарактеристикаАнтисептичний засіб+місцевий анестетикФармакотерапевтична групаКомбінований для місцевого застосування, містить антисептичний засіб та місцевоанестезуючий засіб. Цетилпіридинія хлорид - антисептик із групи четвертинних амонієвих сполук, має бактерицидну активність щодо грампозитивних і меншою мірою грамнегативних бактерій. Змінює проникність цитоплазматичної мембрани бактерій, порушує внутрішні окисні механізми дихання бактерій, що призводить до їхньої загибелі. Цетилпіридинія хлорид має протигрибкову та противірусну активність щодо вірусів з оболонкою. Лідокаїну гідрохлорид – місцевий анестетик із групи амідів, при запальних процесах знімає біль у горлі при ковтанні. Лідокаїн порушує проникність мембрани клітин для іонів натрію, що призводить до анестезії внаслідок блокади проведення нервових імпульсів.ФармакокінетикаЦетилпіридинія хлорид практично не всмоктується через слизову оболонку ротової порожнини. Лідокаїну гідрохлорид слабо всмоктується через слизову оболонку ротової порожнини. При прийомі внутрішньо абсорбується, піддаючись метаболізму при "першому проходженні" через печінку. При внутрішньому прийомі його біодоступність становить близько 35%. Метаболіти виводяться разом із сечею, менше 10% речовини виводяться у незміненому вигляді.ІнструкціяТаблетку слід повільно розсмоктувати у роті. Таблетку не слід розжовувати або ковтати. Не приймати ТераФлю® ЛАР Ментол під час або безпосередньо перед їдою. Дорослі та діти старше 12 років: по 1 таб. кожні 1-2 год при гострому запаленні та сильному болю. При легшому стані – по 1 таб. кожні 2-3 год. Максимальна добова доза – не більше 6 таб. Діти віком від 6 до 12 років: по 1 таб. кожні 3-4 години при необхідності, максимальна добова доза - не більше 3 таб. Не слід застосовувати таблетки ТераФлю® ЛАР Ментол більше 5 днів поспіль. Якщо симптоми зберігаються або супроводжуються високою температурою, запамороченням або блюванням, необхідно припинити прийом препарату та проконсультуватися з лікарем.Показання до застосуванняІнфекційно-запальні захворювання порожнини рота та горла: фарингіт; ларингіт; катаральна ангіна; стоматит; виразковий гінгівіт; тонзиліт (як допоміжний засіб).Протипоказання до застосуванняІ триместр вагітності; період грудного вигодовування; дитячий вік до 6 років; дефіцит сахарази/ізомальтази, непереносимість фруктози, глюкозо-галактозна мальабсорбція; - підвищена чутливість до компонентів препарату. З обережністю: відкриті рани слизової оболонки ротової порожнини.Вагітність та лактаціяПротипоказано застосування препарату Терафлю ЛАР Ментол у І триместрі вагітності, оскільки препарат проникає через плацентарний бар'єр. Застосування у II-III триместрах вагітності можливе під наглядом лікаря, якщо очікувана користь для матері перевищує потенційний ризик для плода. Препарат виводиться із грудним молоком, тому його не рекомендується застосовувати у період грудного вигодовування.Побічна діяВизначення частоти побічних реакцій: дуже часто (≥10%); часто (≥1%, але ≤10%), нечасто (≥0.1%, але ≤1%), рідко (≥0.01%, але ≤0.1%), дуже рідко (≤0.01%). З боку травної системи: рідко – нудота; дуже рідко – діарея. З боку шкіри та підшкірних тканин: дуже рідко – шкірний висип, свербіж. Місцеві реакції: рідко – місцеве подразнення слизової оболонки порожнини рота та горла.Взаємодія з лікарськими засобамиЛікарська взаємодія препарату Терафлю ЛАР Ментол не виявлена.ПередозуванняСимптоми: при випадковому прийомі препарату (як та інших амонієвих сполук) у високих дозах можливі нудота, блювання. Вміст лідокаїну в препараті незначний і не може викликати серйозних симптомів передозування. Лікування: негайно припинити прийом препарату; рекомендується випити молока або з'їсти білок яєчний, збитий у воді.Запобіжні заходи та особливі вказівкиВідкриті рани слизової оболонки ротової порожнини.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
237,00 грн
161,00 грн
Склад, форма випуску та упаковкаАктивна речовина: бензоксонію хлорид 1 мг; лідокаїну гідрохлорид 1 мг; Допоміжні речовини: сорбітол – 1 г (відповідає приблизно 17 кДж/4 ккал), целюлоза мікрокристалічна – 20 мг, макрогол 6000 – 25 мг, крохмаль кукурудзяний – 55 мг, натрію сахаринат – 4 мг, натрію хлор 5 мг, магнію стеарат – 1 мг, ароматизатор апельсиновий – 40 мг.Опис лікарської формиТаблетки для розсмоктування білого кольору з жовтуватим відтінком, круглі, двоопуклі, з логотипом фірми Zyma (два трикутники, розташовані один проти одного з деяким зсувом) на одній стороні і кодом "OR" - на звороті, з апельсиновим запахом.ХарактеристикаАнтисептичний засіб+місцевий анестетикФармакотерапевтична групаАнтисептичний препарат для місцевого застосування у ЛОР-практиці. Являє собою сіль четвертинного амонію: N-бензил N-додецил N, N-ді(2-гідроксіетил) амонію хлорид. Завдяки катіонній структурі має мембранотропну активність і виявляє виражену антибактеріальну дію на грампозитивні і, меншою мірою, на грамнегативні мікроорганізми. Бензоксоній має також протигрибкову та противірусну активність щодо мембранних вірусів (в т.ч. вірусів грипу, парагрипу та герпесу). Лідокаїн є місцевим анестетиком, який при запальних процесах зменшує болі в горлі при ковтанні.ФармакокінетикаБензоксонію хлорид практично не абсорбується. Людина в крові активна речовина не визначається. У тканинах організму накопичення активної речовини не виявлено. Близько 1% отриманої дози бензоксонію хлориду виявляється у сечі. Лідокаїн абсорбується при прийомі внутрішньо та через слизову оболонку ротової порожнини. Метаболізується при "першому проходженні" через печінку. При пероральному введенні біодоступність становить близько 35%. Метаболіти лідокаїну виводяться разом із сечею, менше 10% активної речовини виводиться у незміненому вигляді.ІнструкціяВсередину. Разова доза – 1 таблетка кожні 2-3 години. При виражених симптомах захворювання по 1 таблетці кожні 1-2 години. Пігулка повинна повільно розсмоктуватися у роті. Добова доза не повинна перевищувати 10 таблеток. Діти: препарат ТераФлю® ЛАР можна застосовувати дітям, починаючи з 4 років, по 1 таблетці кожні 2-3 години. Добова доза не повинна перевищувати 6 таблеток.Показання до застосуванняІнфекційно-запальні захворювання порожнини рота та глотки: фарингіт; ларингіт; катаральна ангіна; стоматит; виразковий гінгівіт; хронічний тонзиліт (як допоміжний засіб).Протипоказання до застосуванняВагітність; період лактації (грудного вигодовування); дитячий вік до 4 років; - підвищена чутливість до компонентів препарату; підвищена чутливість до аміачних сполук.Вагітність та лактаціяПрепарат протипоказаний до застосування у І триместрі вагітності та в період лактації (грудного вигодовування). Адекватних та строго контрольованих клінічних досліджень безпеки застосування препарату при вагітності не проводилося. Застосування препарату у ІІ та ІІІ триместрах не рекомендується. Немає клінічних даних про виділення активних речовин з грудним молоком. Тим не менш, препарат не рекомендується застосовувати у період грудного вигодовування. В експериментальних дослідженнях не виявлено впливу препарату на репродуктивну функцію та розвиток плода.Побічна діяМожливе: місцеве роздратування; при застосуванні протягом більше 2 тижнів - оборотне коричневе забарвлення язика та зубів. Рідко: алергічні реакції.Взаємодія з лікарськими засобамиЕфективність бензоксонію хлориду зменшується при одночасному використанні аніонно-активних засобів, наприклад зубної пасти. Етанол підвищує абсорбцію бензоксонію хлориду.ПередозуванняСимптоми: при випадковому внутрішньому прийомі у високих дозах можливі нудота, блювання. Вміст лідокаїну в препараті незначний і не може викликати серйозних симптомів передозування. Лікування: рекомендується випити молока або з'їсти білок яєчний, збитий у воді.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
323,00 грн
154,00 грн
Склад, форма випуску та упаковкаАктивна речовина парацетамол 325 мг; феніраміну малеат 20 мг; фенілефрину гідрохлорид 10 мг; Допоміжні речовини: сахароза - 10 000 мг, ацесульфам калію - 13 мг, барвник червоний чарівний (E129) (барвник FD&C червоний No40) - 2.4 мг, барвник діамантовий блакитний (E133) (барвник FD&C синій No1) - 0 26 мг, кремнію діоксид - 13 мг, ароматизатор малиновий натуральний WONF Durarome (860385 TD0994) - 165 мг, ароматизатор журавлинний натуральний Durarome (861149 TD2590) - 55 мг, лимонна кислота - 725 мг 35 мг, магнію стеарат – 3.2 мг.Опис лікарської формиПорошок для приготування розчину для вживання (лісові ягоди) сипкий, що складається з гранул білого, жовтуватого, рожевого і сіро-фіолетового кольору; допускається наявність м'яких грудок; приготовлений водний розчин рожево-фіолетового кольору, непрозорий, із ягідним запахом.ХарактеристикаЗасіб для усунення симптомів ГРЗ та "застуди" (ненаркотичний аналгетик+судинозвужувальний засіб+H1-гістамінових рецепторів блокатор)Фармакотерапевтична групаКомбінований препарат, має жарознижувальну, протинабрякову, знеболювальну та протиалергічну дію.ІнструкціяВсередину. Вміст пакетика розчиняють у 1 склянці кип'яченої гарячої води. Вживають у гарячому вигляді. Можна додати цукор за смаком. Повторну дозу можна приймати через кожні 4 години (не більше 3 доз протягом 24 годин). ТераФлю® можна застосовувати в будь-який час, але найкращий ефект приносить прийом препарату перед сном, на ніч. Якщо не спостерігається полегшення симптомів протягом 3 днів після початку застосування препарату, необхідно звернутися до лікаря.Показання до застосуванняІнфекційно-запальні захворювання - грип, ГРВІ («застуда»), що супроводжуються високою температурою, ознобом та лихоманкою, головним болем, нежиттю, закладеністю носа, чханням та болями у м'язах.Протипоказання до застосуванняОдночасний прийом трициклічних антидепресантів, інгібіторів моноамінооксидази (МАО), бета-адреноблокаторів; портальна гіпертензія; алкоголізм; цукровий діабет; вагітність та період грудного вигодовування; дитячий вік до 12 років; - підвищена чутливість до окремих компонентів препарату.Вагітність та лактаціяПротипоказаний під час вагітності та в період лактації.Побічна діяМожливі алергічні реакції (шкірний висип, свербіж, кропив'янка, ангіоневротичний набряк), підвищена збудливість, порушення сну, зниження швидкості психомоторних реакцій, сонливість, запаморочення, нудота, блювання, біль у шлунку, серцебиття, підвищення артеріального тиску, сухість у роті. , підвищення внутрішньоочного тиску, затримка сечі При тривалому застосуванні у великих дозах гепатотоксична дія, порушення картини крові (анемія, тромбоцитопенія, агранулоцитоз), нефротоксичність.Взаємодія з лікарськими засобамиПосилює ефекти інгібіторів МАО, седативних препаратів, етанолу. Ризик гепатотоксичної дії парацетамолу підвищується при одночасному прийомі барбітуратів, фенітоїну, карбамазепіну, рифампіцину, зидовудину та інших індукторів мікросомальних ферментів печінки. Антидепресанти, протипаркінсонічні засоби, антипсихотичні засоби, фенотіазинові похідні – підвищують ризик розвитку затримки сечі, сухості у роті, запорів. Глюкокортикостероїди збільшують ризик розвитку підвищення внутрішньоочного тиску. Парацетамол знижує ефективність урикозуричних препаратів та підвищує ефективність непрямих антикоагулянтів. Трициклічні антидепресанти посилюють симпатоміметичну дію, одночасне призначення галотану підвищує ризик розвитку шлуночкової аритмії. З Знижує гіпотензивну дію гуанетидину, який, у свою чергу, посилює альфа-адреностимулюючу активність фенілефрину.ПередозуванняНудота, блювання, біль в епігастральній ділянці, гепатотоксична та нефротоксична дія, у тяжких випадках – печінкова недостатність, гепатонекроз, підвищення активності «печінкових» трансаміназ, збільшення протромбінового часу, енцефалопатія та коматозний стан. Лікування: промивання шлунка, прийом активованого вугілля, симптоматична терапія. Введення метіоніну через 8-9 годин після передозування та ацетилцистеїну – через 12 годин. Слід звернутися за медичною допомогою.Запобіжні заходи та особливі вказівкиЗ обережністю: при вираженому атеросклерозі коронарних артерій, при артеріальній гіпертензії, закритокутовій глаукомі, тяжких захворюваннях печінки або нирок, гіперплазії передміхурової залози, захворюваннях крові, дефіциті глюкозо-6-фосфатдегідрогенази, вродженої гіпербілірубіне , феохромоцитома, бронхіальна астмаУмови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
261,00 грн
155,00 грн
Склад, форма випуску та упаковкаАктивна речовина парацетамол 325 мг; феніраміну малеат 20 мг; фенілефрину гідрохлорид 10 мг; аскорбінова кислота 50 мг; Допоміжні речовини: натрію цитрату дигідрат - 120.74 мг, яблучна кислота - 50.31 мг, барвник сонячний захід жовтий - 0.098 мг, барвник хіноліновий жовтий - 0.094 мг, титану діоксид - 3.18 мг,2 лимонна кислота – 1221.79 мг, сахароза – 20 000 мг.Опис лікарської формиПорошок для приготування розчину для вживання (лимонний) білого кольору з жовтими вкрапленнями, сипкий, гранульований, без сторонніх частинок, з цитрусовим запахом; допускається наявність м'яких грудок.ХарактеристикаЗасіб для усунення симптомів ГРЗ та "застуди" (ненаркотичний аналгетик+судинозвужувальний засіб+H1-гістамінових рецепторів блокатор)Фармакотерапевтична групаКомбінований препарат, дія якого обумовлена компонентами, що входять до його складу. Має жарознижувальну, аналгетичну, судинозвужувальну дію, усуває симптоми "застуди". Звужує судини та усуває набряк слизової оболонки порожнини носа та носоглотки. Парацетамол має знеболювальну та жарознижувальну дію шляхом придушення синтезу простагландинів у ЦНС. Не впливає на функцію тромбоцитів та гемостаз. Фенірамін – протиалергічний засіб, блокатор гістамінових H1-рецепторів. Усуває алергічні симптоми, помірно дає седативний ефект, а також проявляє антимускаринову активність. Фенілефрин - альфа1-адреноміметик, що викликає звуження судин, усуває набряклість та гіперемію слизової оболонки порожнини носа.ФармакокінетикаПарацетамол Парацетамол швидко і практично повністю всмоктується із ШКТ. Cmax у плазмі досягається через 10-60 хв після прийому внутрішньо. Розподіляється у більшості тканин організму. Проникає через плацентарний бар'єр, що виділяється з грудним молоком. У терапевтичних концентраціях зв'язування з білками плазми незначне, але зростає зі збільшенням концентрації. Зазнає первинного метаболізму в печінці. Виводиться в основному із сечею у вигляді глюкуронідів та сульфатів. T1/2 становить від 1 до 3 год. Фенірамін Cmax феніраміну в плазмі досягається приблизно через 1-2.5 год. T1/2 фенирамина - 16-19 год. 70-83% дози виводиться з організму із сечею у вигляді метаболітів або у незміненому вигляді. Фенілефрин Фенілефрин всмоктується із ШКТ. Метаболізується при "першому проходженні" через стінку кишечника і в печінці, тому при внутрішньому прийомі фенілефрину гідрохлорид характеризується обмеженою біодоступністю. Cmax у плазмі досягається в інтервалі від 45 хв до 2 год. Виводиться нирками майже повністю у вигляді сульфатних сполук. T1/2 становить 2-3 год. Аскорбінова кислота Швидко і повністю всмоктується із ШКТ. Зв'язування з білками плазми – 25%. Виводиться у вигляді метаболітів із сечею. Аскорбінова кислота, прийнята у надмірних кількостях, швидко виводиться у незміненому вигляді із сечею.ІнструкціяВсередину. Вміст одного пакетика розчиняють в 1 склянці гарячої, але киплячої води. Приймають у гарячому вигляді. Повторну дозу можна приймати через кожні 4-6 годин (не більше 3-4 доз протягом 24 годин). ТераФлю® від грипу та застуди можна застосовувати у будь-який час доби, але найкращий ефект приносить прийом перед сном, на ніч. Якщо не спостерігається полегшення симптомів протягом 3 днів після початку застосування препарату, необхідно звернутися до лікаря. Не слід застосовувати ТераФлю від грипу та застуди більше 5 днів. У пацієнтів з порушенням функції печінки або синдромом Жільбер необхідно зменшити дозу або збільшити інтервал між прийомами. При нирковій недостатності тяжкого ступеня (КК У пацієнтів похилого віку корекція дози не потрібна.Показання до застосуванняСимптоматичне лікування інфекційно-запальних захворювань (ГРВІ, у т.ч. грипу), що супроводжуються високою температурою, ознобом, ломотою в тілі, головним та м'язовим болем, нежиттю, закладеністю носа, чханням.Протипоказання до застосуванняПідвищена чутливість до компонентів препарату; тяжкі серцево-судинні захворювання; артеріальна гіпертензія; портальна гіпертензія; цукровий діабет; гіпертиреоз; закритокутова глаукома; феохромоцитома; алкоголізм; дефіцит сахарази/ізомальтази, непереносимість фруктози, глюкозо-галактозна мальабсорбція; одночасний або протягом попередніх 2 тижнів прийом інгібіторів МАО; одночасний прийом трициклічних антидепресантів, бета-адреноблокаторів, інших симпатоміметиків; вагітність; період грудного вигодовування; дитячий вік до 12 років. З обережністю: при вираженому атеросклерозі коронарних артерій, серцево-судинних захворюваннях, гострому гепатиті, гемолітичній анемії, бронхіальній астмі, тяжких захворюваннях печінки або нирок, гіперплазії передміхурової залози, утрудненні сечовипускання внаслідок гіпертрофії передміхурової залози, глюкозо-6-фосфатдегідрогенази, вродженої гіпербілірубінемії (синдроми Жильбера, Дубіна-Джонсона та Ротора), при виснаженні, зневодненні, пилородуоденальної обструкції, виразці стенозу шлунка та/або дванадцятипалої кишки, епілепсії, при одночасному прийомі препаратів, здатних негативно впливати на печінку (наприклад, індуктори мікросомальних ферментів печінки); у пацієнтів з рецидивуючим утворенням уратного каміння в нирках.Вагітність та лактаціяНе рекомендується застосовувати ТераФлю від грипу та застуди при вагітності та в період лактації (грудного вигодовування).Побічна діяВизначення частоти побічних ефектів: дуже часто (≥1/10), часто (≥1/100 та З боку системи кровотворення: дуже рідко – тромбоцитопенія, агранулоцитоз, лейкопенія, панцитопенія. Алергічні реакції: рідко – гіперчутливість (висипання, задишка, анафілактичний шок), кропив'янка, ангіоневротичний набряк; частота невідома – анафілактична реакція, синдром Стівенса-Джонсона, токсичний епідермальний некроліз. З боку нервової системи: часто – сонливість; рідко – запаморочення, біль голови. Порушення психіки: рідко – підвищена збудливість, порушення сну. З боку органу зору: рідко – мідріаз, парез акомодації, підвищення внутрішньоочного тиску. З боку серцево-судинної системи: рідко – тахікардія, відчуття серцебиття, артеріальна гіпертензія. З боку травної системи: часто – нудота, блювання; рідко – запор, сухість слизової оболонки порожнини рота, абдомінальний біль, діарея. З боку печінки та жовчовивідних шляхів: рідко – підвищення активності печінкових трансаміназ. З боку шкіри та підшкірних тканин: рідко – шкірний висип, свербіж, еритема. З боку сечовивідної системи: рідко – утруднення сечовипускання. Загальні реакції: рідко – нездужання. Якщо будь-які з вищезазначених побічних ефектів посилюються і з'являються будь-які інші побічні ефекти, пацієнт повинен звернутися до лікаря.Взаємодія з лікарськими засобамиПарацетамол Посилює ефекти інгібіторів МАО, седативних засобів, етанолу. Ризик гепатотоксичної дії парацетамолу підвищується при одночасному застосуванні барбітуратів, фенітоїну, фенобарбіталу, карбамазепіну, рифампіцину, ізоніазиду, зидовудину та інших індукторів мікросомальних ферментів печінки. При тривалому регулярному застосуванні парацетамолу можливе посилення антикоагулянтного ефекту варфарину та інших кумаринів, при цьому збільшується ризик кровотечі. Поодиноке застосування парацетамолу не має істотного впливу. Метоклопрамід підвищує швидкість всмоктування парацетамолу та зменшує час досягнення його Cmax у плазмі крові. Аналогічним чином домперидон може призвести до збільшення швидкості абсорбції парацетамолу. Парацетамол може призводити до збільшення T1/2 хлорамфеніколу. Парацетамол здатний зменшувати біодоступність ламотриджину, при цьому можливе зменшення ефективності ламотриджину через індукцію його метаболізму в печінці. Абсорбція парацетамолу може бути знижена при одночасному застосуванні з колестіраміном, але зниження всмоктування незначне, якщо колестірамін приймають на годину пізніше. Регулярне застосування парацетамолу одночасно з зидовудином може спричинити нейтропенію та підвищувати ризик пошкодження печінки. Пробенецид впливає на метаболізм парацетамолу. У пацієнтів, які одночасно застосовують пробенецид, дозу парацетамолу слід зменшити. Гепатотоксичність парацетамолу посилюється при тривалому надмірному вживанні етанолу (алкоголю). Парацетамол може вплинути на результати тесту визначення сечової кислоти з використанням преципітуючого реагенту фосфовольфрамату. Фенірамін Можливе посилення впливу інших речовин на ЦНС (наприклад, інгібіторів МАО, трициклічних антидепресантів, алкоголю, протипаркінсонічних препаратів, барбітуратів, транквілізаторів та наркотичних засобів). Фенірамін може пригнічувати дію антикоагулянтів. Фенілефрин Терафлю від грипу та застуди протипоказаний пацієнтам, які отримують або отримували інгібітори МАО протягом останніх 2 тижнів. Фенілефрин може потенціювати дію інгібіторів МАО та спричинити гіпертонічний криз. Одночасне застосування фенілефрину з іншими симпатоміметичними препаратами або трициклічними антидепресантами (наприклад, амітриптилін) може призвести до збільшення ризику небажаних реакцій з боку серцево-судинної системи. Фенілефрин може знижувати ефективність бета-адреноблокаторів та інших антигіпертензивних препаратів (наприклад, дебрізохіна, гуанетидину, резерпіну, метилдопи). Можливе підвищення ризику артеріальної гіпертензії та інших побічних ефектів із боку серцево-судинної системи. Одночасне застосування фенілефрину з дигоксином та серцевими глікозидами може підвищувати ризик порушення ритму серця або інфаркту міокарда. Одночасне застосування фенілефрину з алкалоїдами ріжків (ерготамін і метисергід) може збільшити ризик ерготизму.ПередозуванняСимптоми передозування зумовлені переважно парацетамолом. Парацетамол Симптоми: переважно виявляються після прийому 10-15 г парацетамолу. У тяжких випадках передозування парацетамол має гепатотоксичну дію, в т.ч. може спричинити некроз печінки. Також передозування може спричинити необоротну нефропатію та необоротне ураження печінки. Виразність передозування залежить від дози, тому пацієнтів слід попереджати про заборону одночасного прийому парацетамоловмісних препаратів. Виражений ризик отруєння особливо у пацієнтів похилого віку, у дітей, у пацієнтів із захворюваннями печінки, у випадках хронічного алкоголізму, у пацієнтів із виснаженням та у пацієнтів, які приймають індуктори мікросомальних ферментів печінки. Передозування парацетамолу може призвести до печінкової недостатності, енцефалопатії, коми та смерті. Симптоми передозування парацетамолом у перші 24 год: блідість шкірних покривів, нудота, блювання, анорексія, судоми. Біль у животі може бути першою ознакою ураження печінки і зазвичай не виявляється протягом 24-48 годин і іноді може проявитися пізніше, через 4-6 днів. Пошкодження печінки проявляється максимально через 72-96 год після прийому препарату. Також може з'явитися порушення метаболізму глюкози та метаболічний ацидоз. Навіть за відсутності ураження печінки може розвинутись гостра ниркова недостатність та гострий тубулярний некроз. Повідомлялося про випадки серцевої аритмії та розвитку панкреатиту. Лікування: введення ацетилцистеїну внутрішньовенно або перорально як антидот, промивання шлунка, прийом внутрішньо метіоніну можуть мати позитивний ефект принаймні протягом 48 годин після передозування. Рекомендовано прийом активованого вугілля, моніторинг дихання та кровообігу. У разі розвитку судом можливе призначення діазепаму. Фенірамін та фенілефрин (симптоми передозування об'єднані через ризик взаємного потенціювання парасимпатолітичного ефекту феніраміну та симпатоміметичного ефекту фенілефрину у разі передозування препарату) Симптоми: сонливість, до якої надалі приєднується занепокоєння (особливо у дітей), зорові порушення, висипання, нудота, блювання, головний біль, підвищена збудливість. запаморочення, безсоння, порушення кровообігу, кома, судоми, зміни поведінки, підвищення артеріального тиску та брадикардія. При передозуванні феніраміну повідомлялося про випадки атропіноподібного "психозу". Лікування: специфічний антидот відсутній. Необхідні звичайні заходи, що включають призначення активованого вугілля, сольових проносних, заходів щодо підтримки серцевої та дихальної функцій. Не слід призначати психостимулюючі засоби (метилфенідат) через небезпеку виникнення судом. При артеріальній гіпотензії можливе застосування вазопресорних препаратів. У разі підвищення АТ можливе внутрішньовенне введення альфа-адреноблокаторів, т.к. фенілефрин є селективним агоністом α1-адренорецепторів, отже гіпотензивний ефект при передозуванні слід лікувати шляхом блокування α1-адренорецепторів. При розвитку судом вводити діазепам.Запобіжні заходи та особливі вказівкиЗ обережністю: при вираженому атеросклерозі коронарних артерій, серцево-судинних захворюваннях, гострому гепатиті, гемолітичній анемії, бронхіальній астмі, тяжких захворюваннях печінки або нирок, гіперплазії передміхурової залози, утрудненні сечовипускання внаслідок гіпертрофії передміхурової залози, глюкозо-6-фосфатдегідрогенази, вродженої гіпербілірубінемії (синдроми Жильбера, Дубіна-Джонсона та Ротора), при виснаженні, зневодненні, пилородуоденальної обструкції, виразці стенозу шлунка та/або дванадцятипалої кишки, епілепсії, при одночасному прийомі препаратів, здатних негативно впливати на печінку (наприклад, індуктори мікросомальних ферментів печінки); у пацієнтів з рецидивуючим утворенням уратного каміння в нирках.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
384,00 грн
167,00 грн
Склад, форма випуску та упаковкаАктивна речовина: парацетамол 325 мг феніраміну малеат 20 мг фенілефрину гідрохлорид 10 мг аскорбінова кислота 50 мг Допоміжні речовини: натрію цитрату дигідрат - 120.74 мг, яблучна кислота - 50.31 мг, барвник сонячний захід жовтий - 0.098 мг, барвник хіноліновий жовтий - 0.094 мг, титану діоксид - 3.18 мг,2 лимонна кислота – 1221.79 мг, сахароза – 20 000 мг.Опис лікарської формиПорошок для приготування розчину для вживання (лимонний) білого кольору з жовтими вкрапленнями, сипкий, гранульований, без сторонніх частинок, з цитрусовим запахом; допускається наявність м'яких грудок.ХарактеристикаЗасіб для усунення симптомів ГРЗ та "застуди" (ненаркотичний аналгетик+симпатоміметичний засіб+H1-гістамінових рецепторів блокатор)Фармакотерапевтична групаКомбінований препарат, дія якого обумовлена компонентами, що входять до його складу. Має жарознижувальну, аналгетичну, судинозвужувальну дію, усуває симптоми "застуди". Звужує судини та усуває набряк слизової оболонки порожнини носа та носоглотки. Парацетамол має знеболювальну та жарознижувальну дію шляхом придушення синтезу простагландинів у ЦНС. Не впливає на функцію тромбоцитів та гемостаз. Фенірамін – протиалергічний засіб, блокатор гістамінових H1-рецепторів. Усуває алергічні симптоми, помірно дає седативний ефект, а також проявляє антимускаринову активність. Фенілефрин - альфа1-адреноміметик, що викликає звуження судин, усуває набряклість та гіперемію слизової оболонки порожнини носа.ФармакокінетикаПарацетамол Парацетамол швидко і практично повністю всмоктується із ШКТ. Cmax у плазмі досягається через 10-60 хв після прийому внутрішньо. Розподіляється у більшості тканин організму. Проникає через плацентарний бар'єр, що виділяється з грудним молоком. У терапевтичних концентраціях зв'язування з білками плазми незначне, але зростає зі збільшенням концентрації. Зазнає первинного метаболізму в печінці. Виводиться в основному із сечею у вигляді глюкуронідів та сульфатів. T1/2 становить від 1 до 3 год. Фенірамін Cmax феніраміну в плазмі досягається приблизно через 1-2.5 год. T1/2 фенирамина - 16-19 год. 70-83% дози виводиться з організму із сечею у вигляді метаболітів або у незміненому вигляді. Фенілефрин Фенілефрин всмоктується із ШКТ. Метаболізується при "першому проходженні" через стінку кишечника і в печінці, тому при внутрішньому прийомі фенілефрину гідрохлорид характеризується обмеженою біодоступністю. Cmax у плазмі досягається в інтервалі від 45 хв до 2 год. Виводиться нирками майже повністю у вигляді сульфатних сполук. T1/2 становить 2-3 год. Аскорбінова кислота Швидко і повністю всмоктується із ШКТ. Зв'язування з білками плазми – 25%. Виводиться у вигляді метаболітів із сечею. Аскорбінова кислота, прийнята у надмірних кількостях, швидко виводиться у незміненому вигляді із сечею.ІнструкціяВсередину. Вміст одного пакетика розчиняють в 1 склянці гарячої, але киплячої води. Приймають у гарячому вигляді. Повторну дозу можна приймати через кожні 4-6 годин (не більше 3-4 доз протягом 24 годин). ТераФлю® від грипу та застуди можна застосовувати у будь-який час доби, але найкращий ефект приносить прийом перед сном, на ніч. Якщо не спостерігається полегшення симптомів протягом 3 днів після початку застосування препарату, необхідно звернутися до лікаря. Не слід застосовувати ТераФлю від грипу та застуди більше 5 днів. У пацієнтів з порушенням функції печінки або синдромом Жільбер необхідно зменшити дозу або збільшити інтервал між прийомами. При нирковій недостатності тяжкого ступеня (КК У пацієнтів похилого віку корекція дози не потрібна.Показання до застосуванняСимптоматичне лікування інфекційно-запальних захворювань (ГРВІ, у т.ч. грипу), що супроводжуються високою температурою, ознобом, ломотою в тілі, головним та м'язовим болем, нежиттю, закладеністю носа, чханням.Протипоказання до застосуванняПідвищена чутливість до компонентів препарату; тяжкі серцево-судинні захворювання; артеріальна гіпертензія; портальна гіпертензія; цукровий діабет; гіпертиреоз; закритокутова глаукома; феохромоцитома; алкоголізм; дефіцит сахарази/ізомальтази, непереносимість фруктози, глюкозо-галактозна мальабсорбція; одночасний або протягом попередніх 2 тижнів прийом інгібіторів МАО; одночасний прийом трициклічних антидепресантів, бета-адреноблокаторів, інших симпатоміметиків; вагітність; період грудного вигодовування; дитячий вік до 12 років.Вагітність та лактаціяНе рекомендується застосовувати ТераФлю від грипу та застуди при вагітності та в період лактації (грудного вигодовування).Побічна діяВизначення частоти побічних ефектів: дуже часто (≥1/10), часто (≥1/100 та З боку системи кровотворення: дуже рідко – тромбоцитопенія, агранулоцитоз, лейкопенія, панцитопенія. Алергічні реакції: рідко – гіперчутливість (висипання, задишка, анафілактичний шок), кропив'янка, ангіоневротичний набряк; частота невідома – анафілактична реакція, синдром Стівенса-Джонсона, токсичний епідермальний некроліз. З боку нервової системи: часто – сонливість; рідко – запаморочення, біль голови. Порушення психіки: рідко – підвищена збудливість, порушення сну. З боку органу зору: рідко – мідріаз, парез акомодації, підвищення внутрішньоочного тиску. З боку серцево-судинної системи: рідко – тахікардія, відчуття серцебиття, артеріальна гіпертензія. З боку травної системи: часто – нудота, блювання; рідко – запор, сухість слизової оболонки порожнини рота, абдомінальний біль, діарея. З боку печінки та жовчовивідних шляхів: рідко – підвищення активності печінкових трансаміназ. З боку шкіри та підшкірних тканин: рідко – шкірний висип, свербіж, еритема. З боку сечовивідної системи: рідко – утруднення сечовипускання. Загальні реакції: рідко – нездужання. Якщо будь-які з вищезазначених побічних ефектів посилюються і з'являються будь-які інші побічні ефекти, пацієнт повинен звернутися до лікаря.Взаємодія з лікарськими засобамиПарацетамол Посилює ефекти інгібіторів МАО, седативних засобів, етанолу. Ризик гепатотоксичної дії парацетамолу підвищується при одночасному застосуванні барбітуратів, фенітоїну, фенобарбіталу, карбамазепіну, рифампіцину, ізоніазиду, зидовудину та інших індукторів мікросомальних ферментів печінки. При тривалому регулярному застосуванні парацетамолу можливе посилення антикоагулянтного ефекту варфарину та інших кумаринів, при цьому збільшується ризик кровотечі. Поодиноке застосування парацетамолу не має істотного впливу. Метоклопрамід підвищує швидкість всмоктування парацетамолу та зменшує час досягнення його Cmax у плазмі крові. Аналогічним чином домперидон може призвести до збільшення швидкості абсорбції парацетамолу. Парацетамол може призводити до збільшення T1/2 хлорамфеніколу. Парацетамол здатний зменшувати біодоступність ламотриджину, при цьому можливе зменшення ефективності ламотриджину через індукцію його метаболізму в печінці. Абсорбція парацетамолу може бути знижена при одночасному застосуванні з колестіраміном, але зниження всмоктування незначне, якщо колестірамін приймають на годину пізніше. Регулярне застосування парацетамолу одночасно з зидовудином може спричинити нейтропенію та підвищувати ризик пошкодження печінки. Пробенецид впливає на метаболізм парацетамолу. У пацієнтів, які одночасно застосовують пробенецид, дозу парацетамолу слід зменшити. Гепатотоксичність парацетамолу посилюється при тривалому надмірному вживанні етанолу (алкоголю). Парацетамол може вплинути на результати тесту визначення сечової кислоти з використанням преципітуючого реагенту фосфовольфрамату. Фенірамін Можливе посилення впливу інших речовин на ЦНС (наприклад, інгібіторів МАО, трициклічних антидепресантів, алкоголю, протипаркінсонічних препаратів, барбітуратів, транквілізаторів та наркотичних засобів). Фенірамін може пригнічувати дію антикоагулянтів. Фенілефрин Терафлю від грипу та застуди протипоказаний пацієнтам, які отримують або отримували інгібітори МАО протягом останніх 2 тижнів. Фенілефрин може потенціювати дію інгібіторів МАО та спричинити гіпертонічний криз. Одночасне застосування фенілефрину з іншими симпатоміметичними препаратами або трициклічними антидепресантами (наприклад, амітриптилін) може призвести до збільшення ризику небажаних реакцій з боку серцево-судинної системи. Фенілефрин може знижувати ефективність бета-адреноблокаторів та інших антигіпертензивних препаратів (наприклад, дебрізохіна, гуанетидину, резерпіну, метилдопи). Можливе підвищення ризику артеріальної гіпертензії та інших побічних ефектів із боку серцево-судинної системи. Одночасне застосування фенілефрину з дигоксином та серцевими глікозидами може підвищувати ризик порушення ритму серця або інфаркту міокарда. Одночасне застосування фенілефрину з алкалоїдами ріжків (ерготамін і метисергід) може збільшити ризик ерготизму.ПередозуванняСимптоми передозування зумовлені переважно парацетамолом. Парацетамол Симптоми: переважно виявляються після прийому 10-15 г парацетамолу. У тяжких випадках передозування парацетамол має гепатотоксичну дію, в т.ч. може спричинити некроз печінки. Також передозування може спричинити необоротну нефропатію та необоротне ураження печінки. Виразність передозування залежить від дози, тому пацієнтів слід попереджати про заборону одночасного прийому парацетамоловмісних препаратів. Виражений ризик отруєння особливо у пацієнтів похилого віку, у дітей, у пацієнтів із захворюваннями печінки, у випадках хронічного алкоголізму, у пацієнтів із виснаженням та у пацієнтів, які приймають індуктори мікросомальних ферментів печінки. Передозування парацетамолу може призвести до печінкової недостатності, енцефалопатії, коми та смерті. Симптоми передозування парацетамолом у перші 24 год: блідість шкірних покривів, нудота, блювання, анорексія, судоми. Біль у животі може бути першою ознакою ураження печінки і зазвичай не виявляється протягом 24-48 годин і іноді може проявитися пізніше, через 4-6 днів. Пошкодження печінки проявляється максимально через 72-96 год після прийому препарату. Також може з'явитися порушення метаболізму глюкози та метаболічний ацидоз. Навіть за відсутності ураження печінки може розвинутись гостра ниркова недостатність та гострий тубулярний некроз. Повідомлялося про випадки серцевої аритмії та розвитку панкреатиту. Лікування: введення ацетилцистеїну внутрішньовенно або перорально як антидот, промивання шлунка, прийом внутрішньо метіоніну можуть мати позитивний ефект принаймні протягом 48 годин після передозування. Рекомендовано прийом активованого вугілля, моніторинг дихання та кровообігу. У разі розвитку судом можливе призначення діазепаму. Фенірамін та фенілефрин (симптоми передозування об'єднані через ризик взаємного потенціювання парасимпатолітичного ефекту феніраміну та симпатоміметичного ефекту фенілефрину у разі передозування препарату) Симптоми: сонливість, до якої надалі приєднується занепокоєння (особливо у дітей), зорові порушення, висипання, нудота, блювання, головний біль, підвищена збудливість. запаморочення, безсоння, порушення кровообігу, кома, судоми, зміни поведінки, підвищення артеріального тиску та брадикардія. При передозуванні феніраміну повідомлялося про випадки атропіноподібного "психозу". Лікування: специфічний антидот відсутній. Необхідні звичайні заходи, що включають призначення активованого вугілля, сольових проносних, заходів щодо підтримки серцевої та дихальної функцій. Не слід призначати психостимулюючі засоби (метилфенідат) через небезпеку виникнення судом. При артеріальній гіпотензії можливе застосування вазопресорних препаратів. У разі підвищення АТ можливе внутрішньовенне введення альфа-адреноблокаторів, т.к. фенілефрин є селективним агоністом α1-адренорецепторів, отже гіпотензивний ефект при передозуванні слід лікувати шляхом блокування α1-адренорецепторів. При розвитку судом вводити діазепам.Запобіжні заходи та особливі вказівкиЗ обережністю: при вираженому атеросклерозі коронарних артерій, серцево-судинних захворюваннях, гострому гепатиті, гемолітичній анемії, бронхіальній астмі, тяжких захворюваннях печінки або нирок, гіперплазії передміхурової залози, утрудненні сечовипускання внаслідок гіпертрофії передміхурової залози, вродженої гіпербілірубінемії (синдроми Жильбера, Дубіна-Джонсона і Ротора), при виснаженні, зневодненні, пилородуоденальної обструкції, стенозуючій виразці шлунка та/або дванадцятипалої кишки, епілепсії, при одночасному прийомі препаратів, здатних негативно ; у пацієнтів з рецидивуючим утворенням уратного каміння в нирках.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
3 812,00 грн
3 782,00 грн
Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему.
Склад, форма випуску та упаковкаСуспензія для внутрішньом'язового введення - 1 доза (0,5 мл). Активні речовини: дифтерійний анатоксин не менше 30 МО, правцевий анатоксин не менше 40 МО, кашлюковий анатоксин 25 мкг, гемаглютинін філаментозний 25 мкг, пертактин 8 мкг; Допоміжні речовини: алюміній (у формі гідроксиду) – 0.5 мг, 2-феноксиетанол (консервант) – 2.5 мг, натрію хлорид – 4.5 мг, вода д/і – до 0.5 мл. Шприц місткістю 1 мл у комплекті з голкою у блістері.Фармакотерапевтична групаПри проведенні клінічних досліджень зазвичай відзначалися: місцеві реакції (почервоніння, припухлість, болючість, синець, ущільнення в місці ін'єкції), загальні реакції (підвищення температури тіла, нездужання, озноб, відчуття втоми, головний біль, потовиділення, міалгія, артралгія). Ці реакції проходять протягом 1-2 днів і не вимагають спеціального лікування. При проведенні постреєстраційного спостереження були відзначені реакції, що рідко зустрічаються: генералізовані шкірні прояви, у тому числі кропив'янка, свербіж, шкірні висипання, а також невралгія (болючість по ходу нерва), парестезії, судоми, нетривала тромбоцитопенія, алергічні реакції (з розвитком шоку ). Дуже рідко відзначаються: васкуліт із нетривалим залученням (у вкрай поодиноких випадках) нирок, неврологічні розлади (енцефаломієліт, неврит, синдром Гійєна-Барре).ІнструкціяКурс первинної вакцинації складається з 3 доз вакцини, що вводяться згідно з Національним календарем профілактичних щеплень Росії у 3, 4.5 та 6 міс. життя; ревакцинацію проводять за 18 міс. Перед введенням вакцину добре струшують до утворення однорідної суспензії каламутної і уважно переглядають. У разі виявлення сторонніх частинок, пластів, що не розбиваються, або зміни зовнішнього вигляду вакцину не використовують. Вакцину Інфанрікс необхідно вводити внутрішньом'язово та чергувати місця введення протягом курсу вакцинації. За жодних обставин не можна вводити вакцину внутрішньовенно.Показання до застосуванняПрофілактика дифтерії, правця та кашлюку у віці від 3 місяців життя.Протипоказання до застосуванняВідома гіперчутливість до будь-якого компонента Інфанрікс, а також у випадку, якщо у пацієнта виникали симптоми гіперчутливості після попереднього введення вакцини. Енцефалопатія неясної етіології, що розвинулася протягом 7 днів після попереднього введення вакцини, що містить кашлюковий компонент. У цьому випадку курс вакцинації слід продовжувати дифтерійно-правцевою вакциною. Сильна реакція (температура вище 40 °С, гіперемія або набряк більше 8 см в діаметрі) або ускладнення (колапс або шокоподібний стан, що розвинулися протягом 48 годин після інфанрікс; безперервний плач, що триває 3 год і більше, що виник протягом 48 годин після введення вакцини, судоми, що супроводжуються або не супроводжуються гарячковим станом на попереднє введення вакцини Інфанрікс (що виникли протягом 3 діб після вакцинації). Гострі інфекційні та неінфекційні захворювання, загострення хронічних захворювань є тимчасовими протипоказаннями щодо щеплень. Планові щеплення проводяться через 2-4 тижні після одужання або в період реконвалесценції чи ремісії. При легких ГРВІ, гострих кишкових захворюваннях та ін щеплення проводяться відразу після нормалізації температури. Інфанрікс слід застосовувати з обережністю у пацієнтів з тромбоцитопенією або з порушеннями системи згортання крові, оскільки у таких пацієнтів внутрішньом'язова ін'єкція може стати причиною кровотечі. Для запобігання кровотечі слід натиснути на місце ін'єкції, не розтираючи його протягом не менше 2 хв.Побічна діяКлінічні дослідження. Нижче наведена сукупність параметрів безпеки базується на даних, отриманих при імунізації більш ніж 16 000 пацієнтів. Як і у випадку з вакциною ААКДС та комбінованими вакцинами, що містять ААКДС, повідомляли про підвищення, порівняно з первинним курсом, частоти місцевої реактогенності та лихоманки після бустерної вакцинації Інфанрікс Гекса. Визначено таку частоту побічних явищ на одну дозу: дуже часто (>10%); часто (>1% та 0,1% та 0,01% та Інфекції та інвазі). Нечасто – інфекції верхніх дихальних шляхів. Порушення метаболізму та харчування. Дуже часто – втрата апетиту. Порушення психіки. Дуже часто – дратівливість, аномальний крик, занепокоєння; часто – нервозність. З боку нервової системи. Нечасто – сонливість; дуже рідко - судоми (з і без лихоманки). Порушення дихання, функції органів грудної порожнини та середостіні. Рідко – бронхіт. Порушення з боку РК. Часто – блювання, діарея. Порушення функції шкіри та підшкірних тканин. Рідко – висипання; дуже рідко – дерматит, кропив'янка. Загальні порушення та патологічні реакції у місці ін'єкції. Дуже часто – біль, гіперемія, припухлість у місці ін'єкції, температура 38 °C, стомлюваність; часто - припухлість у місці ін'єкції; температура 39,5 °C, патологічні реакції у місці ін'єкції, включаючи інфільтрацію; Нечасто - дифузний набряк кінцівки, в яку проводилася ін'єкція, зрідка включаючи сусідній суглоб. Постмаркетинговий фармаконадзо. Порушення з боку кровоносної та лімфатичної систем. Лімфаденопатія, тромбоцитопенія. Порушення імунітету. Алергічні реакції (включаючи анафілактичні та анафілактоїдні реакції). Порушення функції серцево-судинної системи. Колапс або шокоподібний стан (гіпотонічні – гіпореактивні епізоди). Загальні порушення та патологічні реакції у місці ін'єкції. Екстенсивні реакції припухлості, припухлість усієї кінцівки, в яку проводилася ін'єкція, везикули у місці ін'єкції. У дітей, яким були введені первинні дози ацелюлярної вакцини для профілактики кашлюку, ймовірність виникнення реакцій припухлості після введення бустерної дози, вище порівняно з ті, що отримали цільноклітинні вакцини для профілактики кашлюку. Ці реакції відбуваються в середньому через 4 дні. Спостерігалися з іншими ААКДС вакцинами виробництва компанії "GSK". Клінічний досвід використання вакцини Інфанрікс Гекса з вакциною для профілактики гепатиту. Повідомлялося, що протягом постмаркетингового фармаконагляду після введення вакцини для профілактики гепатиту В у дітей віком до 2 років спостерігалося виникнення таких побічних явищ, як параліч, нейропатія, синдром Гійома – Барре, енцефалопатія, енцефаліт, менінгіт. Причинно-наслідковий зв'язок між цими побічними явищами та введенням вакцини не встановлено.Взаємодія з лікарськими засобамиВідповідно до правил, прийнятих у Росії, Інфанрікс можна вводити одночасно (в один день) з іншими вакцинами Національного календаря профілактичних щеплень та інактивованими вакцинами календаря профілактичних щеплень за епідемічними показаннями. При цьому інші вакцини слід вводити до інших ділянок тіла. Дозволяється змішувати вакцину Інфанрікс з вакциною Хіберікс (вакцина проти Haemophilus influenzae тип b). При цьому розчинник, що додається до вакцини Хіберікс, слід замінити на вакцину Інфанрікс.Спосіб застосування та дозиРазова доза вакцини становить 0,5мл.ПередозуванняМетронідазол проникає у грудне молоко. Грудне вигодовування у період прийому препарату має бути скасовано. Відновлювати грудне вигодовування слід не раніше ніж через 48 годин після закінчення застосування препарату. Протипоказаний: дитячий вік до 18 років (недостатньо даних про застосування у цій віковій категорії).Запобіжні заходи та особливі вказівкиПеред вакцинацією слід вивчити анамнез дитини, звертаючи увагу на попереднє введення вакцин та пов'язане з цим виникнення побічних реакцій, а також провести огляд. Введення вакцини слід відкласти за наявності у дитини гострого захворювання, що супроводжується підвищенням температури. При інфекційному захворюванні у легкій формі вакцинацію можна проводити після нормалізації температури. Як і при введенні будь-яких інших вакцин, слід мати напоготові все необхідне для усунення можливої анафілактичної реакції на інфанрікс. Тому вакцинований повинен бути під медичним наглядом протягом 30 хв після імунізації. ВІЛ-інфекція не є протипоказанням до вакцинації. При введенні вакцини пацієнтам, які проходять курс імуносупресивної терапії, або пацієнтам з імунодефіцитними станами, адекватної імунної відповіді може бути не досягнуто. Наступні стани є протипоказаннями до введення цільноклітинних АКДС-вакцин і можуть бути віднесені до загальних запобіжних заходів при введенні вакцини Інфанрікс: Температура 40.5°С та вище протягом 48 годин після вакцинації, не пов'язана з іншими причинами, крім введення вакцини. Колапс або шокоподібний стан (гіпотонічно-гіпореспонсивний епізод), що розвинулися протягом 48 годин після введення вакцини. Безперервний плач, що триває 3 години і більше, що виник протягом 48 годин після введення вакцини. Судоми, які супроводжуються або не супроводжуються гарячковим станом, що виникли протягом 3 діб після вакцинації. У дітей з прогресуючими неврологічними розладами, включаючи інфантильні спазми, неконтрольовану епілепсію або прогресуючу енцефалопатію, введення вакцини з коклюшним компонентом (цільноклітинним або безклітинним) необхідно відкласти до стабілізації стану. Рішення про призначення вакцини з коклюшним компонентом має бути прийняте на індивідуальній основі після ретельної оцінки користі та ризиків. Наявність фебрильних судом в анамнезі, а також судом у сімейному анамнезі не є протипоказанням, але потребує особливої уваги. Необхідно враховувати потенційний ризик апное та необхідність моніторингу дихальної функції протягом 48-72 годин при проведенні курсу первинної вакцинації дітей, які народилися передчасно (28 тижнів гестації) і, особливо, дітей з респіраторним дистрес-синдромом. Зважаючи на необхідність вакцинації дітей цієї групи, вакцинацію не можна відкладати або відмовляти у її проведенні.Умови відпустки з аптекЗа рецептомВідео на цю тему
1 055,00 грн
1 024,00 грн
Склад, форма випуску та упаковкаМетронідазол проникає у грудне молоко. Грудне вигодовування у період прийому препарату має бути скасовано. Відновлювати грудне вигодовування слід не раніше ніж через 48 годин після закінчення застосування препарату. Протипоказаний: дитячий вік до 18 років (недостатньо даних про застосування у цій віковій категорії).Фармакотерапевтична групаАнтигенна активність компонентів вакцини Інфанрікс Гекса не відрізняється від антигенної активності відповідних моновакцин. Оскільки імунна відповідь на антигени кашлюку у вакцині Інфанрікс Гекса еквівалентна такому на антигени кашлюку у вакцині Інфанрікс очікується, що захисна ефективність двох вакцин буде схожою. Захисна ефективність щодо кашлюку у вакцині Інфанрікс визначалася як 21 дні пароксизмального кашлю (визначення ВООЗ). Проспективне дослідження у Німеччині (вторинні побутові контакти) продемонструвала захисну ефективність Інфанрікс на рівні 88,7%. Захисна ефективність щодо гепатиту В зберігалася, принаймні, 3,5 року у понад 90% дітей, яким вводили чотири дози вакцини Інфанрікс Гекса. Рівень антитіл не відрізнявся від такого, порівняно з моновалентними вакцинами проти гепатиту В. Ефективність Інфанрікс Гекса щодо інфекції, що викликається Haemophilus influenza тип b, була оцінена в післяреєстраційному дослідженні в Німеччині і склала 89,6% для осіб, які отримали первинний курс вакцинації зі 100% для осіб, які отримали первинний курс вакцинації та ревакцин.Показання до застосуванняПервинна вакцинація та ревакцинація дітей проти дифтерії, правця, кашлюку, гепатиту В, поліомієліту та інфекції, що викликається Haemophilus influenzaе тип b.Протипоказання до застосуванняГіперчутливість до діючих речовин вакцини або будь-якого з компонентів вакцини, а також до неоміцину та поліміксину; поліомієліти або інфекції, викликані Haemophilus influenzae тип b; енцефалопатії неясної етіології, що розвинулися протягом 7 днів після попереднього введення вакцини, що містить кашлюковий компонент. У цьому випадку введення вакцини проти кашлюку слід відмінити, і продовжити вакцинацію тільки дифтерійно-правцевої вакцини, а також вакцинами проти гепатиту В, поліомієліту та інфекції, що викликається Haemophilus influenzaе тип b. Гострі інфекційні та неінфекційні захворювання, загострення хронічних захворювань є тимчасовими протипоказаннями щодо щеплень. Планові щеплення проводяться через 2-4 тижні після одужання або в період реконвалесценції чи ремісії. При легких ГРВІ,гострі кишкові захворювання та інші щеплення проводяться відразу ж після нормалізації температури. Інфанрікс Гекса містить слідові кількості неоміцину та поліміксину, тому її необхідно використовувати з обережністю у пацієнтів із відомою гіперчутливістю до будь-якого з цих антибіотиків.Вагітність та лактаціяОскільки вакцина Інфанрікс Гекса застосовується відповідно до Національного календаря профілактичних щеплень Російської Федерації у дітей, немає даних про вплив препарату протягом вагітності та годування груддю. Вакцина Інфанрікс Гекса не застосовується у дітей старше 36 місяців.Побічна діяУ клінічних дослідженнях найбільш поширеними реакціями (частота >10%), про які повідомлялося після первинної вакцинації, були: - місцеві - біль, гіперемія, набряк; - системні - анорексія, лихоманка, сонливість, дратівливість.Взаємодія з лікарськими засобамиПоки що недостатньо даних про ефективність та безпеку одночасного застосування вакцини Інфанрікс Гекса та вакцини проти кору, епідемічного паротиту та краснухи, що не дозволяє пропонувати будь-які рекомендації щодо їх спільного застосування. Дані про спільне застосування Інфанрікс Гекса з вакциною Превенар (адсорбованою кон'югованою пневмококовою вакциною) показали відсутність клінічно значущої зміни у виробленні антитіл проти кожного з антигенів, що входять до складу вакцин, при їх призначенні у вигляді тридозової схеми первинної вакцини. Однак була зареєстрована більш висока частота лихоманки (> 39.5°С) у дітей, які одночасно отримували Інфанрікс Гекса і Превенар, в порівнянні з дітьми, які отримували тільки вакцину Інфанрікс Гекса. У цьому випадку терапія жарознижувальними засобами повинна бути розпочата відповідно до місцевих рекомендацій. Як і щодо інших вакцин, можна очікувати, що у пацієнтів, які отримують імуносупресивну терапію, адекватна імунна відповідь може не досягатися. Вакцину Інфанрікс Гекса не можна змішувати з іншими вакцинами в одному шприці.Спосіб застосування та дозиРазова доза вакцини становить 0,5мл. Перед введенням вакцину добре струшують до утворення однорідної суспензії каламутної і уважно переглядають. У разі виявлення сторонніх частинок, пластів, що не розбиваються, або зміни зовнішнього вигляду вакцину не використовують. Вакцину Інфанрікс необхідно вводити внутрішньом'язово та чергувати місця введення протягом курсу вакцинації. За жодних обставин не можна вводити вакцину внутрішньовенно.Запобіжні заходи та особливі вказівкиЯк і щодо інших вакцин, введення Інфанрікс Гекса має бути відкладено у осіб з гострими тяжкими захворюваннями, що супроводжуються лихоманкою. Наявність легких інфекцій не є протипоказанням до вакцинації. Вакцинації повинні передувати ретельний збір анамнезу (особливо тих його аспектів, які стосуються попередніх вакцинацій та можливих випадків побічних ефектів) та клінічне обстеження. Якщо відомо, що будь-який із наведених нижче симтомів був пов'язаний за часом із щепленням протиоклюшною вакциною, рішення про призначення наступних доз вакцин, що містять кашлюковий компонент, має бути ретельно зважено: підвищення температури тіла вище 40С протягом 48 год після вакцинації, не пов'язане з іншими можливими причинами;розвиток колапсу або шокоподібного стану (гіпотонічно-гіпореактивна симптоматика) протягом 48 годин після вакцинації; плач або крик, що не припиняється, протягом більше 3 годин, при якому не вдається заспокоїти дитину, протягом 48 годин після вакцинації; судоми з лихоманкою або без неї, що розвиваються протягом 3 днів після вакцинації. Як і під час введення всіх ін'єкційних вакцин, у зв'язку з ймовірністю розвитку анафілактичних реакцій після вакцинації необхідно забезпечити можливість проведення відповідних лікувальних заходів. Вакцину Інфанрікс Гекса слід призначати з обережністю особам з тромбоцитопенією або порушеннями зсідання крові, оскільки при внутрішньом'язовому введенні у них можуть розвиватися кровотечі. Категорично протипоказано внутрішньовенне введення вакцини. HBV-компонент вакцини не запобігає інфекціям, спричиненим вірусами гепатиту А, С та Е та іншими збудниками, що викликають захворювання печінки. Hib-компонент вакцини не викликає розвитку імунітету до захворювань, спричинених іншими типами Haemophilus influenzae або до менінгіту, спричиненого іншими мікроорганізмами. Наявність в анамнезі пацієнта вказівок на фебрильні судоми, наявність у сімейному анамнезі судомних нападів, синдрому раптової смерті немовлят та побічних ефектів після вакцинації Інфанрікс Гекса не є протипоказаннями до вакцинації. Наявність ВІЛ-інфекції не є протипоказанням до вакцинації. Після вакцинації пацієнтів з імунодефіцитом достатня імунна відповідь може не розвинутись. Оскільки Інфанрікс Гекса не призначена для використання у дорослих, адекватні дані щодо використання у період вагітності або годування груддю у людей та експериментальних репродуктивних досліджень на тваринах відсутні. Описано екскрецію капсульного полісахаридного антигену із сечею після введення Hib-вакцини. Виявлення антигену в сечі не може мати діагностичного значення при підозрі на захворювання, спричинене Hib протягом 1-2 тижнів після вакцинації.Умови відпустки з аптекЗа рецептомВідео на цю тему
848,00 грн
804,00 грн
Склад, форма випуску та упаковкаВакцина – 1 доза (1,0 мл): Активний компонент: Антиген вірусу гепатиту А – 1440 ІФА одиниць; Допоміжні речовини: Алюмінію гідроксид – 0,5 мг; Полісорбат-20 – 0,05 мг; Натрію гідрофосфат – 1,15 мг; Калію дигідрофосфат – 0,20 мг; Натрію хлорид – 9,00 мг; Калію хлорид – 0,23 мг; Амінокислотний компонент – 3,00 мг; Формальдегід – не більше 0,1 мг; Неоміцину сульфат – не більше 20 мг; Вода для ін'єкцій – до 1,0 мл. По 1,0 мл шприц одноразовий місткістю 1,5 мл з борсилікатного скла типу I USP з голкою 23G5/8 з нержавіючої сталі типу 304 і поліпропіленовим поршнем, з захисним ковпачком з гуми, що закриває голку.Опис лікарської формиХаврікс® - інактивована вакцина для профілактики гепатиту А, що являє собою стерильну суспензію інактивованих формальдегідом віріонів гепатиту А (штам НМ 175), вирощених у культурі диплоїдних клітин людини MRC5, концентрованих та адсорбованих на алюмінію гідрокси. Гомогенная суспензія білого кольору. При стоянні утворюється безбарвна надосадова рідина і осад білого кольору, що повільно випадає, легко розбивається при струшуванні.Фармакотерапевтична групаВакцина для профілактики гепатиту АФармакодинамікаХаврікс забезпечує захист проти гепатиту А, формуючи тривалий специфічний імунітет шляхом індукції вироблення антитіл проти вірусу гепатиту А (ВГА). У ході клінічних досліджень було показано, що у 99% вакцинованих пацієнтів сероконверсія відбувається протягом 30 днів після першої дози вакцини. При вивченні кінетики імунного твета була продемонстрована рання та швидка сероконверсія після введення першої дози вакцини Хаврікс: у 79% вакцинованих пацієнтів на 13-й день, у 86,3% на 15-й день, у 95,2% на 17-й день та у 100% на 19-й день, тобто за більш короткий час порівняно із середньою довжиною інкубаційного періоду гепатиту А (4 тижні). Для забезпечення тривалого захисту необхідно введення другої (ревакцинуючої) дози від 6 до 12 місяців після введення першої дози вакцини. Практично у всіх вакцинованих пацієнтів сероконверсія наступала протягом місяця після введення ревакцинуючої дози. Однак, якщо ревакцинація не була проведена в період від 6 до 12 місяців після введення першої дози вакцини Хаврікс®, введення ревакцинуючої дози може бути відкладено на період до 60 місяців. При введенні ревакцинуючої дози протягом періоду до 60 місяців після введення першої дози вакцини спостерігається індукція вироблення антитіл, ступінь якої подібна до такої при введенні ревакцинуючої дози в період від 6 до 12 місяців після введення першої дози. Під час проведення клінічних досліджень було оцінено тривале збереження рівня титру антитіл проти ВГА після введення двох доз вакцини Хаврікс з інтервалом між дозами від 6 до 12 місяців. Дані, отримані за 17 років спостережень, свідчать про збереження сіропозитивної відповіді у вакцинованих через 17 років після первинної вакцинації препаратом Хаврікс у 100% випадках (схема вакцинації 0-6 місяців). На підставі цих даних також була розрахована прогнозована тривалість імунного захисту, яка склала 30 років у понад 95% вакцинованих та 40 років у понад 90% вакцинованих. На підставі наявних даних можна зробити висновок, що особам з незміненим імунним статусом після проведення курсу вакцинації, що складається із введення вакцинуючої та ревакцинуючої доз, немає необхідності проводити повторну ревакцинацію.ІнструкціяХаврікс® вводиться внутрішньом'язово. Перед введенням вакцину слід обстежувати візуально щодо виявлення сторонніх частинок і зміни зовнішнього вигляду. Безпосередньо перед введенням Хаврікс флакон або шприц потрібно енергійно струсити до отримання злегка мутнуватої суспензії білого кольору. Якщо у вакцині виявлено якісь відхилення від норми, то така упаковка з вакциною підлягає знищенню. Дорослим та дітям старшого віку вакцину слід вводити в область дельтовидного м'яза, а дітям 12-24 місяців – у передньолатеральну ділянку стегна. Вакцину не слід вводити в сідничний м'яз, а також підшкірно/внутрішньошкірно, оскільки за таких шляхів введення утворення антитіл до вірусу гепатиту А може не досягти оптимального рівня.Показання до застосуванняПрофілактика гепатиту А із 12-місячного віку.Протипоказання до застосуванняГіперчутливість до будь-якого компонента вакцини; симптоми гіперчутливості до попереднього введення Хаврікс®. Гострі інфекційні та неінфекційні захворювання, загострення хронічних захворювань є тимчасовими протипоказаннями щодо щеплень; при легких ГРВІ, гострих кишкових захворюваннях щеплення проводять відразу після нормалізації температури.Вагітність та лактаціяУ зв'язку з відсутністю адекватних даних щодо застосування вакцини в період вагітності та лактації вводити Хаврікс® вагітним та жінкам, що годують, не рекомендується, незважаючи на мінімальний ризик впливу інактивованих вакцин на плід та дитину.Побічна діяПрофіль безпеки, представлений нижче, ґрунтується на даних, зібраних у результаті спостереження більш ніж 5300 пацієнтів. Частота народження небажаних явищ визначається наступним чином: дуже часто: > 10%; часто: > 1% та < 10%; іноді: > 0,1% та < 1%; рідко: > 0,01% та Дані клінічних досліджень: Інфекції та інвазії: іноді – інфекції верхніх дихальних шляхів, риніт. З боку обміну речовин та харчування: часто – втрата апетиту. Неврологічні та психічні розлади: дуже часто – дратівливість, головний біль; часто-сонливість; іноді – запаморочення; рідко – зниження чутливості, парастезії. З боку шлунково-кишкового тракту: часто – шлунково-кишкові симптоми (такі як діарея, нудота, блювання). З боку шкіри та підшкірно-жирової клітковини: іноді – висип; рідко - свербіж. З боку кістково-м'язової системи та сполучної тканини: іноді – міалгія, скелетно-м'язова напруга. Загальні та місцеві реакції: дуже часто – біль та почервоніння у місці введення, стомлюваність; часто - нездужання, лихоманка (> 37,5 ° С), припухлість і ущільнення ст. місце введення; іноді – грипоподібні симптоми; рідко – озноб. Післяреєстраційні дані: З боку імунної системи: анафілаксія, алергічні реакції, включаючи анафілактоїдні реакції та симптоми алергічного стану, що нагадують такі при сироватковій хворобі. З боку нервової системи: судоми. Серцево-судинна система: васкуліт. З боку шкіри та підшкірно-жирової клітковини: ангіоневротичний набряк, кропив'янка, мультиформна еритема. З боку кістково-м'язової системи та сполучної тканини: артралгія.Взаємодія з лікарськими засобамиХаврікс® може вводитися одночасно з інактивованими вакцинами Національного календаря профілактичних щеплень та календаря профілактичних щеплень за епідемічними показаннями. При одночасному введенні з інактивованими вакцинами проти черевного тифу, холери, правця, а також жовтої лихоманки зниження імунної відповіді на Хаврікс® не було зазначено. Оскільки Хаврікс® є інактивованою вакциною, малоймовірно, що її одночасне введення з іншими інактивованими вакцинами призведе до порушення формування імунної відповіді. При одночасному введенні з імуноглобулінами людини захисна дія вакцини не знижується. Якщо виникає необхідність ввести Хаврікс з іншими вакцинами або з імуноглобулінами, то препарати вводять з використанням різних шприців та голок в різні частини тіла.Спосіб застосування та дозиРазова доза при вакцинації для дорослих та підлітків 16 років та старше становить 1,0 мл, для дітей та підлітків до 16 років – 0,5 мл. Оптимальний термін введення ревакцинуючої дози становить 6-12 місяців після введення вакцинуючої дози, що забезпечує тривалий захист щеплених. Якщо ревакцинацію не проведено в термін від 6 до 12 місяців, при необхідності захисту від зараження гепатитом А, ревакцинацію проводять терміном до 60 місяців після введення першої дози.ПередозуванняВнаслідок постреєстраційного спостереження було зареєстровано випадки передозування. Небажані явища, що виникли внаслідок передозування, були подібні до тих, які спостерігалися при введенні рекомендованої дози вакцини.Запобіжні заходи та особливі вказівкиХаврікс® не забезпечує захист від гепатиту, що викликається іншими збудниками, такими як вірус гепатиту В, вірус гепатиту С, вірус гепатиту Е, а також іншими відомими збудниками, що вражають печінку. Хаврікс® слід вводити з обережністю пацієнтам з тромбоцитопенією або. з порушеннями системи згортання крові, оскільки після внутрішньом'язової ін'єкції у таких пацієнтів може виникнути кровотеча. Після проведення ін'єкції таким пацієнтам слід накласти пов'язку (але не розтирати) не менше ніж на 2 хв. У пацієнтів, які перебувають на гемодіалізі, а також у пацієнтів з порушеннями імунної системи після одноразового введення дози Хаврікс® імунна відповідь може бути знижена. Таким пацієнтам може знадобитися введення додаткових доз вакцини. Як і при парентеральному введенні будь-яких інших вакцин, напоготові має бути все необхідне для усунення можливої анафілактичної реакції на Хаврікс®. Вакцинований повинен бути під медичним наглядом протягом 30 хв після імунізації. Після вакцинації або іноді перед нею можлива непритомність або виражена слабкість як психологічна реакція на ін'єкцію. Перед вакцинацією важливо переконатися, що пацієнт не отримає пошкоджень у разі непритомності. Хаврікс® за жодних обставин не можна вводити внутрішньовенно. Імунізація Хаврікс® особливо рекомендується особам з підвищеним ризиком інфікування, а також особам, у яких гепатит А може мати тяжкий перебіг, або особам, захворювання яких на гепатит А через їх професійну приналежність може призвести до виникнення спалахів. До них відносяться: особи, які проживають на територіях з високим рівнем захворюваності на гепатит А; особи, які виїжджають у регіони з високим рівнем захворюваності на гепатит А (військовослужбовці, мандрівники та ін.); особи, контактні у вогнищах. Постекспозиційна профілактика Хаврікс® не гарантує 100% ефективності та залежить від терміну, моменту контакту з вірусом гепатиту А, інфікуючої дози та прогнозованого стану здоров'я щепленого; особи, схильні до професійного ризику зараження: медичний персонал і персонал з догляду за хворими (особливо в інфекційних, гастроентерологічних та педіатричних відділеннях); персонал дитячих дошкільних закладів; працівники каналізаційних та водопровідних служб; персонал харчової промисловості та підприємств громадського харчування; особи з числа особливих груп ризику (пацієнти з хронічними захворюваннями печінки або підвищеним ризиком захворювання печінки; хворі на гемофілію; пацієнти з множинними гемотрансфузіями; наркомани; гомосексуалісти; особи, які ведуть безладне статеве життя). Вакцинація Хаврікс також показана всім іншим групам населення. Вплив на здатність до керування автотранспортом та управління механізмами Неймовірно.Умови відпустки з аптекЗа рецептомВідео на цю тему
560,00 грн
512,00 грн
Склад, форма випуску та упаковкаВакцина – 1 доза (0,5 мл): Активний компонент: Антиген вірусу гепатиту А – 720 ІФА одиниць; Допоміжні речовини: Алюмінію гідроксид – 0,25 мг; Полісорбат-20 – 0,025 мг; Натрію гідрофосфат – 0,575 мг; Калію дигідрофосфат – 0,100 мг; Натрію хлорид – 4,500 мг; Калію хлорид – 0,115 мг; Амінокислотний компонент – 1,50 мг; Формальдегід – не більше 0,05 мг; Неоміцину сульфат – не більше 10мг; Вода для ін'єкцій – до 0,5 мл. По 0,5 мл шприц одноразовий місткістю 1,5 мл з борсилікатного скла типу I USP з голкою 23G5/8 з нержавіючої сталі типу 304 і поліпропіленовим поршнем, з захисним ковпачком з гуми, що закриває голку.Опис лікарської формиХаврікс® - інактивована вакцина для профілактики гепатиту А, що являє собою стерильну суспензію інактивованих формальдегідом віріонів гепатиту А (штам НМ 175), вирощених у культурі диплоїдних клітин людини MRC5, концентрованих та адсорбованих на алюмінію гідрокси. Гомогенная суспензія білого кольору. При стоянні утворюється безбарвна надосадова рідина і осад білого кольору, що повільно випадає, легко розбивається при струшуванні.Фармакотерапевтична групаВакцина для профілактики гепатиту АФармакодинамікаХаврікс забезпечує захист проти гепатиту А, формуючи тривалий специфічний імунітет шляхом індукції вироблення антитіл проти вірусу гепатиту А (ВГА). У ході клінічних досліджень було показано, що у 99% вакцинованих пацієнтів сероконверсія відбувається протягом 30 днів після першої дози вакцини. При вивченні кінетики імунного твета була продемонстрована рання та швидка сероконверсія після введення першої дози вакцини Хаврікс: у 79% вакцинованих пацієнтів на 13-й день, у 86,3% на 15-й день, у 95,2% на 17-й день та у 100% на 19-й день, тобто за більш короткий час порівняно із середньою довжиною інкубаційного періоду гепатиту А (4 тижні). Для забезпечення тривалого захисту необхідно введення другої (ревакцинуючої) дози від 6 до 12 місяців після введення першої дози вакцини. Практично у всіх вакцинованих пацієнтів сероконверсія наступала протягом місяця після введення ревакцинуючої дози. Однак, якщо ревакцинація не була проведена в період від 6 до 12 місяців після введення першої дози вакцини Хаврікс®, введення ревакцинуючої дози може бути відкладено на період до 60 місяців. При введенні ревакцинуючої дози протягом періоду до 60 місяців після введення першої дози вакцини спостерігається індукція вироблення антитіл, ступінь якої подібна до такої при введенні ревакцинуючої дози в період від 6 до 12 місяців після введення першої дози. Під час проведення клінічних досліджень було оцінено тривале збереження рівня титру антитіл проти ВГА після введення двох доз вакцини Хаврікс з інтервалом між дозами від 6 до 12 місяців. Дані, отримані за 17 років спостережень, свідчать про збереження сіропозитивної відповіді у вакцинованих через 17 років після первинної вакцинації препаратом Хаврікс у 100% випадках (схема вакцинації 0-6 місяців). На підставі цих даних також була розрахована прогнозована тривалість імунного захисту, яка склала 30 років у понад 95% вакцинованих та 40 років у понад 90% вакцинованих. На підставі наявних даних можна зробити висновок, що особам з незміненим імунним статусом після проведення курсу вакцинації, що складається із введення вакцинуючої та ревакцинуючої доз, немає необхідності проводити повторну ревакцинацію.ІнструкціяХаврікс® вводиться внутрішньом'язово. Перед введенням вакцину слід обстежувати візуально щодо виявлення сторонніх частинок і зміни зовнішнього вигляду. Безпосередньо перед введенням Хаврікс флакон або шприц потрібно енергійно струсити до отримання злегка мутнуватої суспензії білого кольору. Якщо у вакцині виявлено якісь відхилення від норми, то така упаковка з вакциною підлягає знищенню. Дорослим та дітям старшого віку вакцину слід вводити в область дельтовидного м'яза, а дітям 12-24 місяців – у передньолатеральну ділянку стегна. Вакцину не слід вводити в сідничний м'яз, а також підшкірно/внутрішньошкірно, оскільки за таких шляхів введення утворення антитіл до вірусу гепатиту А може не досягти оптимального рівня.Показання до застосуванняПрофілактика гепатиту А із 12-місячного віку.Протипоказання до застосуванняГіперчутливість до будь-якого компонента вакцини; симптоми гіперчутливості до попереднього введення Хаврікс®. Гострі інфекційні та неінфекційні захворювання, загострення хронічних захворювань є тимчасовими протипоказаннями щодо щеплень; при легких ГРВІ, гострих кишкових захворюваннях щеплення проводять відразу після нормалізації температури.Вагітність та лактаціяУ зв'язку з відсутністю адекватних даних щодо застосування вакцини в період вагітності та лактації вводити Хаврікс® вагітним та жінкам, що годують, не рекомендується, незважаючи на мінімальний ризик впливу інактивованих вакцин на плід та дитину.Побічна діяПрофіль безпеки, представлений нижче, ґрунтується на даних, зібраних у результаті спостереження більш ніж 5300 пацієнтів. Частота народження небажаних явищ визначається наступним чином: дуже часто: > 10%; часто: > 1% та < 10%; іноді: > 0,1% та < 1%; рідко: > 0,01% та Дані клінічних досліджень: Інфекції та інвазії: іноді – інфекції верхніх дихальних шляхів, риніт. З боку обміну речовин та харчування: часто – втрата апетиту. Неврологічні та психічні розлади: дуже часто – дратівливість, головний біль; часто-сонливість; іноді – запаморочення; рідко – зниження чутливості, парастезії. З боку шлунково-кишкового тракту: часто – шлунково-кишкові симптоми (такі як діарея, нудота, блювання). З боку шкіри та підшкірно-жирової клітковини: іноді – висип; рідко - свербіж. З боку кістково-м'язової системи та сполучної тканини: іноді – міалгія, скелетно-м'язова напруга. Загальні та місцеві реакції: дуже часто – біль та почервоніння у місці введення, стомлюваність; часто - нездужання, лихоманка (> 37,5 ° С), припухлість і ущільнення ст. місце введення; іноді – грипоподібні симптоми; рідко – озноб. Післяреєстраційні дані: З боку імунної системи: анафілаксія, алергічні реакції, включаючи анафілактоїдні реакції та симптоми алергічного стану, що нагадують такі при сироватковій хворобі. З боку нервової системи: судоми. Серцево-судинна система: васкуліт. З боку шкіри та підшкірно-жирової клітковини: ангіоневротичний набряк, кропив'янка, мультиформна еритема. З боку кістково-м'язової системи та сполучної тканини: артралгія.Взаємодія з лікарськими засобамиХаврікс® може вводитися одночасно з інактивованими вакцинами Національного календаря профілактичних щеплень та календаря профілактичних щеплень за епідемічними показаннями. При одночасному введенні з інактивованими вакцинами проти черевного тифу, холери, правця, а також жовтої лихоманки зниження імунної відповіді на Хаврікс® не було зазначено. Оскільки Хаврікс® є інактивованою вакциною, малоймовірно, що її одночасне введення з іншими інактивованими вакцинами призведе до порушення формування імунної відповіді. При одночасному введенні з імуноглобулінами людини захисна дія вакцини не знижується. Якщо виникає необхідність ввести Хаврікс з іншими вакцинами або з імуноглобулінами, то препарати вводять з використанням різних шприців та голок в різні частини тіла.Спосіб застосування та дозиРазова доза при вакцинації для дорослих та підлітків 16 років та старше становить 1,0 мл, для дітей та підлітків до 16 років – 0,5 мл. Оптимальний термін введення ревакцинуючої дози становить 6-12 місяців після введення вакцинуючої дози, що забезпечує тривалий захист щеплених. Якщо ревакцинацію не проведено в термін від 6 до 12 місяців, при необхідності захисту від зараження гепатитом А, ревакцинацію проводять терміном до 60 місяців після введення першої дози.ПередозуванняВнаслідок постреєстраційного спостереження було зареєстровано випадки передозування. Небажані явища, що виникли внаслідок передозування, були подібні до тих, які спостерігалися при введенні рекомендованої дози вакцини.Запобіжні заходи та особливі вказівкиХаврікс® не забезпечує захист від гепатиту, що викликається іншими збудниками, такими як вірус гепатиту В, вірус гепатиту С, вірус гепатиту Е, а також іншими відомими збудниками, що вражають печінку. Хаврікс® слід вводити з обережністю пацієнтам з тромбоцитопенією або. з порушеннями системи згортання крові, оскільки після внутрішньом'язової ін'єкції у таких пацієнтів може виникнути кровотеча. Після проведення ін'єкції таким пацієнтам слід накласти пов'язку (але не розтирати) не менше ніж на 2 хв. У пацієнтів, які перебувають на гемодіалізі, а також у пацієнтів з порушеннями імунної системи після одноразового введення дози Хаврікс® імунна відповідь може бути знижена. Таким пацієнтам може знадобитися введення додаткових доз вакцини. Як і при парентеральному введенні будь-яких інших вакцин, напоготові має бути все необхідне для усунення можливої анафілактичної реакції на Хаврікс®. Вакцинований повинен бути під медичним наглядом протягом 30 хв після імунізації. Після вакцинації або іноді перед нею можлива непритомність або виражена слабкість як психологічна реакція на ін'єкцію. Перед вакцинацією важливо переконатися, що пацієнт не отримає пошкоджень у разі непритомності. Хаврікс® за жодних обставин не можна вводити внутрішньовенно. Імунізація Хаврікс® особливо рекомендується особам з підвищеним ризиком інфікування, а також особам, у яких гепатит А може мати тяжкий перебіг, або особам, захворювання яких на гепатит А через їх професійну приналежність може призвести до виникнення спалахів. До них відносяться: особи, які проживають на територіях з високим рівнем захворюваності на гепатит А; особи, які виїжджають у регіони з високим рівнем захворюваності на гепатит А (військовослужбовці, мандрівники та ін.); особи, контактні у вогнищах. Постекспозиційна профілактика Хаврікс® не гарантує 100% ефективності та залежить від терміну, моменту контакту з вірусом гепатиту А, інфікуючої дози та прогнозованого стану здоров'я щепленого; особи, схильні до професійного ризику зараження: медичний персонал і персонал з догляду за хворими (особливо в інфекційних, гастроентерологічних та педіатричних відділеннях); персонал дитячих дошкільних закладів; працівники каналізаційних та водопровідних служб; персонал харчової промисловості та підприємств громадського харчування; особи з числа особливих груп ризику (пацієнти з хронічними захворюваннями печінки або підвищеним ризиком захворювання печінки; хворі на гемофілію; пацієнти з множинними гемотрансфузіями; наркомани; гомосексуалісти; особи, які ведуть безладне статеве життя). Вакцинація Хаврікс також показана всім іншим групам населення. Вплив на здатність до керування автотранспортом та управління механізмами Неймовірно.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. Діюча речовина: Валацикловіру гідрохлорид – 556 мг (у перерахунку на валацикловір – 500 мг); Допоміжні речовини: Целюлоза мікрокристалічна – 70 мг; Кросповідон – 28 мг; Повідон-К90 – 22 мг; Магнію стеарат – 4 мг; Кремнію діоксид колоїдний – 2 мг; Оболонка плівкова: Опадрай YS-1-18043 – близько 14 мг; Полірування: Віск карнаубський – близько 0,016 мг; Чорнило для друку: Діамантовий блакитний, 5312 (FT203) – близько 0,07 мкл. Примітки: Опадрай YS-1-18043 містить: гіпромелоза – 9,48 мг; титану діоксид – 3,26 мг; макрогол-400 - 1,12 мг; полісорбат-80 – 0,14 мг. Чорнило для друку Діамантовий блакитний, 5312 (FT203) містять: етанол (95%), пропіленгліколь, шелак, барвник діамантовий блакитний (Е133), лактат натрію, диметикон. По 10 таблеток у блістери із ПВХ/алюмінієвої фольги. По 1 блістеру разом з інструкцією з медичного застосування картонну пачку. По 6 таблеток у блістери із ПВХ/алюмінієвої фольги. По 7 блістерів разом з інструкцією з медичного застосування картонну пачку.Опис лікарської формиБілі, довгасті, двоопуклі таблетки без ризику, на одній стороні блакитним чорнилом нанесений напис GX CF1. Ядро від білого до майже білого кольору.Фармакотерапевтична групаПротивірусний засіб.ФармакокінетикаВсмоктування Після прийому внутрішньо валацикловір добре всмоктується із шлунково-кишкового тракту, швидко і майже повністю перетворюючись на ацикловір та валін. Це перетворення, ймовірно, здійснюється ферментом печінки валацикловіргідролазою. При прийомі валацикловіру в дозі від 1000 мг біодоступність ацикловіру становить 54% і не знижується від їди. Фармакокінетика валацикловіру не є дозозалежною. Швидкість та ступінь всмоктування зменшуються зі збільшенням дози, що призводить до менш пропорційного збільшення максимальної концентрації в плазмі крові (Сmax) порівняно з терапевтичним діапазоном доз та зниження біодоступності при дозах вище 500 мг. Таблиця 1. Результати оцінки фармакокінетики ацикловіру при прийомі одноразових доз валацикловіру від 250 до 2000 мг здоровими добровольцями з нормальною функцією печінки. Фармакокінетичні параметри ацикловіру 250 мг (N=15) 500 мг (N=15) 1000 мі (N=15) 2000 мг (N=8) Сmax мкмоль/л 9,78±1,71 15,0±4,23 23,1±8,53 36,9±6,36 мкг/л 2,20±0,38 3,37±0,95 5,20±1,92 8,30±1,43 Тmax годинник (год) 0,75 1,0 2,0 2,0 (0,75 – 1,5) (0,75-2,5) (0,75 – 3,0) (1,5 – 3,0) AUC ч·мкмоль/л 24,4±3,65 49,3±7,77 83,9±20,1 131 ± 28,3 ч·мкг/мл 5,50±0,82 11,1±1,75 18,9±4,51 29,5±6,36 Стах - максимальна концентрація в плазмі крові; Tmax – час до досягнення максимальної концентрації у плазмі крові; AUC - площа під фармакокінетичною кривою "концентрація - час". Значення Сmax та AUC відображають середнє стандартне відхилення. Значення для Тmах відображають медіану значення та діапазон значень. Максимальна концентрація валацикловіру в плазмі становить лише 4% від концентрації ацикловіру, медіана часу її досягнення становить від 30 до 100 хв після прийому препарату. Через 3 години після прийому препарату концентрація валацикловіру досягає рівня кількісного визначення або нижче. Валацикловір та ацикловір мають аналогічні фармакокінетичні параметри після одноразового та багаторазового прийому. ВЗВ та ВПГ значно не змінюють фармакокінетику валацикловіру та ацикловіру після прийому валацикловіру внутрішньо. Розподіл Ступінь зв'язування валацикловіру з білками плазми дуже низька (15%). Ступінь проникнення в цереброспінальну рідину (ЦСЖ) визначається як співвідношення AUC у ЦСЖ до AUC у плазмі крові та становить близько 25% для ацикловіру та метаболіту 8-гідроксиацикловіру (8-OH-ACV); близько 2,5% для метаболіту 9-(карбоксиметокси)метил-гуаніну (CMMG). Метаболізм Після прийому внутрішньо валацикловір перетворюється на ацикловір і L-валін за допомогою пресистемного метаболізму в кишечнику та/або печінкового метаболізму. Ацикловір перетворюється на малі метаболіти: CMMG під впливом етилового спирту та альдегіддегідрогенази; 8-ОН-ACV під впливом альдегідоксидази. Приблизно 88% загального сукупного впливу на плазму крові припадає на ацикловір, 11% - на CMMG і 1% - на 8-OH-ACV. Валацикловір та ацикловір не метаболізуються ізоферментами системи цитохрому Р450. Виведення У пацієнтів з нормальною функцією нирок період напіввиведення ацикловіру з плазми після одноразового або багаторазового прийому валацикловіру становить близько 3 годин. Менше 1% від прийнятої дози валацикловіру виводиться нирками у незміненому вигляді. Валацикловір виводиться з організму нирками переважно у вигляді ацикловіру (більше 80% від прийнятої дози) та метаболіту ацикловіру – CMMG. Особливі групи пацієнтів Пацієнти з порушенням функції нирок Виведення ацикловіру корелює з функцією нирок, експозиція ацикловіру збільшується зі збільшенням тяжкості ниркової недостатності. У пацієнтів з термінальною стадією ниркової недостатності середній період напіввиведення ацикловіру після застосування валацикловіру становить близько 14 годин порівняно з приблизно 3 годинами за нормальної функції нирок. Експозиції ацикловіру та його метаболітів CMMG та 8-OH-ACV у плазмі крові та ЦСЖ оцінювалися у стабільному стані після багаторазового прийому валацикловіру у 6 пацієнтів з нормальною функцією нирок (середній кліренс креатиніну 111 мл/хв, діапазон 91-144 мл/хв) отримували 2000 мг кожні 6 годин, і у 3 пацієнтів з тяжким ступенем ниркової недостатності (середній кліренс креатиніну 26 мл/хв, діапазон 17-31 мл/хв), які отримували 1500 мг кожні 12 годин. При тяжкому ступені ниркової недостатності порівняно з нормальною функцією нирок у плазмі крові, так само як і в ЦСЖ, концентрації ацикловіру, CMMG та 8-OH-ACV були у 2, 4 та 5-6 разів вищими відповідно. Не було різниці у ступені проникнення ацикловіру в ЦСЖ (визначалася як співвідношення AUC у ЦСЖ до AUC у плазмі крові), CMMG або 8-OH-ACV між двома популяціями з тяжким ступенем ниркової недостатності та нормальною функцією нирок. Пацієнти з порушенням функції печінки Фармакокінетичні дані показують, що у пацієнтів з печінковою недостатністю знижується швидкість перетворення валацикловіру на ацикловір, але не ступінь цього перетворення. Період напіввиведення ацикловіру не залежить від функції печінки. Вагітність У дослідженні фармакокінетики валацикловіру та ацикловіру на пізніх термінах вагітності встановлено збільшення значення добової AUC у стабільному стані при щоденному прийомі валацикловіру у дозі 1000 мг на добу, яка приблизно в 2 рази перевищувала AUC при прийомі внутрішньо ацикловіру в дозі 0. ВІЛ інфекція У пацієнтів з ВІЛ-інфекцією розподіл та фармакокінетичні характеристики ацикловіру після перорального прийому однієї або кількох доз 1000 мг або 2000 мг валацикловіру залишаються незмінними порівняно зі здоровими добровольцями. Трансплантація органів Максимальна концентрація ацикловіру у пацієнтів після трансплантації органів, які отримували 2000 мг валацикловіру 4 рази на добу, була порівнянна або вищою за максимальну концентрацію, що спостерігалася у здорових добровольців, які отримували таку ж дозу. Встановлені добові значення AUC можуть бути охарактеризовані як більш високі.ФармакодинамікаМеханізм дії Валацикловір є противірусним засобом, являє собою складний L-валіновий ефір ацикловіру. Ацикловір є аналогом пуринового нуклеозиду (гуаніну). В організмі людини валацикловір швидко і практично повністю перетворюється на ацикловір і валін імовірно під впливом ферменту валацикловіргідролази. Ацикловір є специфічним інгібітором вірусів герпесу з активністю in vitro проти вірусів простого герпесу (ВПГ) 1-го та 2-го типів, варіцелла-зостер вірусу (ВЗВ) (Varicella zoster virus), цитомегаловірусу (ЦМВ) ) та вірусу герпесу людини 6-го типу. Ацикловір інгібує синтез вірусної ДНК відразу після фосфорилювання та перетворення на активну форму - ацикловіртрифосфат. Перша стадія фосфорилювання потребує активності вірус-специфічних ферментів. Для ВПГ, ВЗВ та ВЕБ таким ферментом є вірусна тимідинкіназа, яка присутня лише у уражених вірусом клітинах. Частково селективність фосфорилювання підтримується у цитомегаловірусу опосередковано через продукт гена фосфотрансферази UL97. Ця необхідність активації ацикловіру специфічним вірусним ферментом значною мірою пояснює його селективність. Процес фосфорилювання ацикловіру (перетворення з моно- в трифосфат) завершується клітинними кіназами. Ацикловіртрифосфат конкурентно інгібує вірусну ДНК-полімеразу і, будучи аналогом нуклеозиду, вбудовується у вірусну ДНК, що призводить до облігатного розриву ланцюга, припинення синтезу ДНК і, отже, блокування реплікації вірусу. Резистентність до ацикловіру зазвичай обумовлена дефіцитом тимідинкінази, що призводить до надмірного розповсюдження вірусу в організмі господаря. У поодиноких випадках зниження чутливості до ацикловіру обумовлено появою штамів вірусу з порушенням структури вірусної тимідинкінази або ДНК-полімерази. Вірулентність цих різновидів вірусу нагадує таку в його дикого штаму. За результатами великого дослідження штамів ВПГ і ВЗВ, відібраних у пацієнтів, які отримували терапію ацикловіром або застосували його з метою профілактики, встановлено, що віруси зі зниженою чутливістю до валацикловіру зустрічаються вкрай рідко, але можуть бути виявлені в окремих випадках у пацієнтів з тяжким порушенням. наприклад, реципієнтів трансплантату кісткового мозку або органу, пацієнтів, які отримують хіміотерапію з приводу злоякісних новоутворень, та у ВІЛ-інфікованих. Валацикловір сприяє усуванню больового синдрому: зменшує його тривалість і скорочує відсоток хворих з болями, викликаними оперізуючим герпесом, включаючи гостру постгерпетичну невралгію.Показання до застосуванняДорослі та підлітки віком від 12 до 18 років: лікування інфекцій шкіри та слизових оболонок, спричинених ВПГ, включаючи вперше виявлений та рецидивуючий генітальний герпес (Herpes genitalis), а також лабіальний герпес (Herpes labialis); профілактика (супресія) рецидивів інфекцій шкіри та слизових оболонок, спричинених ВПГ, включаючи генітальний герпес, у тому числі у дорослих з імунодефіцитом; профілактика інфекцій, викликаних цитомегаловірусом (ЦМВ), та захворювань після трансплантації паренхіматозних органів. Дорослі: лікування оперізувального герпесу (Herpes zoster) та офтальмічного оперізувального герпесу.Протипоказання до застосуванняПідвищена чутливість до валацикловіру, ацикловіру або до будь-якого іншого компонента препарату. Дитячий вік віком до 12 років. Дитячий вік до 18 років при лікуванні оперізувального герпесу та офтальмічного оперізувального герпесу 6З обережністю: у пацієнтів із нирковою недостатністю; пацієнтів із клінічно вираженими формами ВІЛ-інфекції; при одночасному прийомі нефротоксичних лікарських засобів.Вагітність та лактаціяФертильність У дослідженнях на тваринах валацикловір не впливав на фертильність. Проте застосування високих доз ацикловіру при парентеральному введенні викликало тестикулярні афекти у щурів та собак. Дослідження щодо впливу валацикловіру на фертильність у людей не проводилися. Однак не було зареєстровано змін у кількості, рухливості та морфології сперматозоїдів у 20 пацієнтів через 6 місяців щоденного застосування валацикловіру у дозах від 400 мг до 1000 мг. Вагітність Є обмежені дані щодо застосування препарату Валтрекс® при вагітності. Препарат слід застосовувати при вагітності тільки в тому випадку, якщо потенційна користь для матері перевершує потенційний ризик для плода. У регістрах вагітних були задокументовані результати вагітності у жінок, які приймали Валтрекс® або інші препарати, що містять ацикловір (ацикловір є активним метаболітом препарату Валтрекс®), 111 та 1246 спостережень, відповідно (з яких 29 та 756 приймали препарати у першому триместрі вагітності), представляли собою результати вагітності), зареєстровані проспективно. Аналіз даних, представлених у регістрі вагітних, що піддавалися впливу ацикловіру, не виявив збільшення кількості вроджених дефектів у дітей порівняно із загальною популяцією, по жодному з пороків розвитку не виявлено специфічності чи закономірності, що вказують на загальну причину. Оскільки до регістру вагітних було включено невелику кількість жінок, які приймали валацикловір під час вагітності,то достовірних та певних висновків щодо безпеки застосування валацикловіру при вагітності зробити не можна. Період грудного вигодовування Ацикловір, основний метаболіт валацикловіру, проникає у грудне молоко. Після прийому валацикловіру в дозі 500 мг внутрішньом'язу Cmax у грудному молоці в 0,5-2,3 рази (в середньому в 1,4 рази) перевищувала відповідні концентрації ацикловіру в плазмі крові матері. Співвідношення значень AUC ацикловіру у грудному молоці до AUC у сироватці крові матері варіювалися від 1,4 до 2,6 (середнє значення 2,2). Середнє значення концентрації ацикловіру у грудному молоці становило 2,24 мкг/мл (9,95 мкмоль/л). При прийомі матір'ю валацикловіру в дозі 500 мг 2 рази на добу діти, які перебувають на грудному вигодовуванні, піддаються такому ж впливу ацикловіру, як при прийомі його внутрішньо в дозі близько 0,61 мг/кг/добу. Період напіввиведення ацикловіру з грудного молока такий самий, як із плазми крові. Валацикловір у незміненому вигляді не визначався у плазмі крові матері, грудному молоці або сечі дитини. Препарат Валтрекс слід призначати з обережністю жінкам у період грудного вигодовування. Тим не менш, ацикловір для внутрішньовенного введення застосовується для лікування ВПГ у немовлят у дозі 30 мг/кг/добу.Побічна діяНебажані реакції перераховані нижче відповідно до класифікації за основними системами та органами та частотою народження, яка була визначена наступним чином: дуже часто: ≥ 1 на 10, часто: ≥ 1 на 100 та < 1 на 10, нечасто: ≥1 на 1000 та < 1 на 100, рідко: ≥ 1 на 10000 та < 1 на 1000, дуже рідко: < 1 на 10000. Дані клінічних досліджень З боку нервової системи: - Часто: головний біль. З боку шлунково-кишкового тракту: - Часто: нудота. Дані постмаркетингових досліджень З боку системи крові та органів кровотворення – дуже рідко: лейкопенія, тромбоцитопенія. В основному лейкопенія спостерігалася у хворих зі зниженим імунітетом. З боку імунної системи – дуже рідко: анафілаксія. З боку нервової системи та психіки – рідко: запаморочення, сплутаність свідомості, галюцинації, пригнічення свідомості. Дуже рідко: ажитація, тремор, атаксія, дизартрія, психотичні симптоми, судоми, енцефалопатія, кома. Перераховані вище симптоми, в основному, оборотні і зазвичай спостерігаються у пацієнтів з порушенням функції нирок або на тлі інших станів, що спричиняють. У дорослих пацієнтів з трансплантованим органом, які отримують високі дози (8 г на день) препарату Валтрекс для профілактики ЦМВ-інфекції, неврологічні реакції розвиваються частіше, ніж при прийомі нижчих доз. З боку дихальної системи та органів середостіння – Нечасто: задишка. З боку шлунково-кишкового тракту – рідко: дискомфорт у животі, блювання, діарея. З боку печінки та жовчовивідних шляхів – дуже рідко: оборотні порушення функціональних печінкових проб, які іноді розцінюють як прояви гепатиту. З боку шкіри та підшкірно-жирової клітковини - Нечасто: висипання, включаючи прояви фоточутливості. Рідко: свербіж. Дуже рідко: кропив'янка, ангіоневротичний набряк. З боку сечовидільної системи – Нечасто: гематурія (часто пов'язана з іншими порушеннями з боку нирок). Рідко: порушення функції нирок. Дуже рідко: гостра ниркова недостатність, ниркова колька. Ниркова колька може бути пов'язана з порушенням функції нирок. Повідомлялося про випадки осадження кристалів ацикловіру у просвіті ниркових канальців. Необхідно дотримуватися адекватного питного режиму під час лікування. Інші: У хворих з тяжкими порушеннями імунітету, особливо у дорослих пацієнтів з далеко зайшла стадією ВІЛ-інфекції, які отримують високі дози валацикловіру (8 г щоденно) протягом тривалого періоду часу, спостерігалися випадки ниркової недостатності, мікроангіопатичної гемолітичної анемії та тромації. ). Подібні ускладнення були відзначені у пацієнтів з тими самими основними або супутніми захворюваннями, але не отримують валацикловір.Взаємодія з лікарськими засобамиКлінічно значущі взаємодії встановлено. Ацикловір виводиться нирками переважно в незміненому вигляді за допомогою активної ниркової секреції. Сполучене застосування лікарських засобів з цим механізмом виведення може призвести до підвищення концентрації ацикловіру в плазмі. Після призначення препарату Валтрекс® у дозі 1000 мг та препаратів циметидин, пробенецид, які виводяться тим самим шляхом, що й препарат Валтрекс®, спостерігається підвищення AUC ацикловіру та, таким чином, знижується нирковий кліренс ацикловір. Проте, зважаючи на широкий терапевтичний індекс ацикловіру, корекція дози препарату Валтрекс® не потрібна. При лікуванні лабіального герпесу, профілактиці та лікуванні захворювань, викликаних ЦМВ, необхідно дотримуватись обережності у разі одночасного застосування препарату Валтрекс® у більш високих дозах (4000 мг на добу та вище) та лікарських препаратів, які конкурують з ацикловіром за шлях виведення, оскільки існує потенційна загроза підвищення в плазмі концентрації одного або обох препаратів або їх метаболітів. Було відмічено підвищення AUC ацикловіру та неактивного метаболіту мікофенолату мофетилу (імунодепресант, який застосовується у пацієнтів після трансплантації органів) при одночасному застосуванні цих препаратів. Одночасне застосування препарату Валтрекс з нефротоксичними препаратами, у тому числі аміноглікозидами, органічними сполуками платини, йодованою контрастною речовиною, метотрексатом, пентамідином, фоскарнетом, циклоспорином і такролімусом, повинно проводитися з обережністю, особливо у пацієнтів з порушенням функції. нирок.Спосіб застосування та дозиПрепарат Валтрекс® приймається незалежно від їди, таблетки слід запивати водою. Лікування інфекції шкіри та слизових оболонок, викликаних ВПГ, включай вперше виявлений та рецидивуючий генітальний герпес (Herpes genitalis), а також лабіальний герпес (Herpes labialis) Імунокомпетентні дорослі та підлітки віком від 12 до 18 років Рекомендована доза становить 500 мг двічі на добу. У разі рецидивів лікування має тривати 3 або 5 днів. У разі первинного герпесу, який може протікати у більш тяжкій формі, лікування слід розпочинати якомога раніше, а його тривалість має бути збільшена з 5 до 10 днів. При рецидивах ВПГ найбільш вірним вважається призначення препарату Валтрекс у продромальному періоді або відразу після появи перших симптомів захворювання. Застосування валацикловіру може запобігти розвитку ураження, якщо його застосовувати при перших ознаках та симптомах рецидиву, спричиненого ВПГ. Як альтернативне лікування лабіального герпесу ефективне призначення препарату Валтрекс у дозі 2000 мг 2 рази на добу протягом 1 доби. Друга доза повинна бути прийнята приблизно через 12 годин (але не раніше ніж через 6 годин) після прийому першої дози. При використанні такого режиму дозування тривалість лікування не повинна перевищувати 1 добу, оскільки перевищення тривалості цього курсу лікування не призводить до додаткової клінічної користі. Терапія повинна бути розпочата при появі ранніх симптомів лабіального герпесу (тобто пощипування, свербіж, печіння). Профілактика (супресія) рецидивів інфекції шкіри та слизових оболонок, спричинених ВПГ, включаючи генітальний герпес, у тому числі у дорослих з імунодефіцитом Імунокомпетентні дорослі та підлітки віком від 12 до 18 років У імунокомпетентних пацієнтів рекомендована доза становить 500 мг один раз на добу. Через 6-12 місяців лікування необхідно оцінити ефективність терапії. Дорослі з імунодефіцитом У дорослих пацієнтів з імунодефіцитом рекомендована доза становить 500 мг двічі на добу. Через 6-12 місяців лікування необхідно оцінити ефективність терапії. Профілактика інфекцій, викликаних ЦМВ, та захворювань після трансплантації паренхіматозних органів Дорослі та підлітки віком від 12 до 18 років Доза, що рекомендується, становить 2000 мг 4 рази на добу, призначається якомога раніше після трансплантації. Дозу слід знижувати залежно від кліренсу креатиніну. Тривалість лікування зазвичай становить 90 днів, але у пацієнтів із високим ризиком курс лікування може бути продовжений. Лікування оперізувального герпесу (Herpes zoster) та офтальмічного оперізувального герпесу Дорослі Рекомендована доза становить 1000 мг 3 рази на день протягом 7 днів. Особливі групи пацієнтів Діти Ефективність лікування препаратом Валтрекс у дітей не досліджували. Пацієнти похилого віку Необхідно враховувати можливе порушення функції нирок у пацієнтів похилого віку, доза препарату Валтрекс® повинна бути відповідним чином скоригована. Необхідно підтримувати адекватний водно-електролітний баланс. Пацієнти з порушенням функції нирок Дозу препарату Валтрекс® рекомендується зменшувати у пацієнтів із вираженим порушенням функції нирок (див. режим дозування у Таблиці 2). У таких пацієнтів необхідно підтримувати адекватний водно-електролітний баланс. Таблиця 2. Корекція дози препарату Валтрекс® для застосування у дорослих та підлітків віком від 12 до 18 років з порушенням функції нирок Показання Кліренс креатиніну, мл/хв. Доза препарату Валтрекс® Оперезуючий герпес та офтальмічний оперізувальний герпес у імунокомнетентних дорослих (лікування) не менше 50 1000 мг 3 рази на добу від 30 до 49 1000 мг 2 рази на добу від 10 до 29 1000 мг 1 раз на добу менше 10 500 мг 1 раз на добу ВПГ (лікування) Імунокомпетентні дорослі та підлітки віком від 12 до 18 років не менше 30 500 мг 2 рази на добу менше 30 500 мг 1 раз на добу Лабіальний герпес у імунокомпетентних дорослих та підлітків віком від 12 до 18 років (лікування) Не менше 50 2000 мг 2 рази на добу Від 30 до 49 1000 мг 2 рази на добу Від 10 до 29 500 мг 2 рази на добу Менш 10 500 мг 1 раз на добу ВПГ (профілактика (супресія)) Імунокомпетентні дорослі та підлітки віком від 12 до 18 років не менше 30 500 мг 1 раз на добу менше 30 500 мг 1 раз на дві доби Дорослі з імунодефіцитом не менше 30 500 мг 2 рази на добу менше 30 500 мг 1 раз на добу Профілактика інфекції, викликаних ЦМВ, у дорослих та підлітків віком від 12 до 18 років не менше 75 2000 мг 4 рази на добу від 50 до 75 1500 мг 4 рази на добу від 25 до 50 1500 мг 3 рази на добу від 10 до 25 1500 мг 2 рази на добу менше 10 або у пацієнтів на гемодіалізі 1500 мг 1 раз на добу Додаткова інформація для показання: лікування інфекцій шкіри та слизових оболонок, спричинених ВПГ, включаючи вперше виявлений та рецидивуючий генітальний герпес (Herpes genitalis), а також лабіальний герпес (Herpes labialis) Досвід застосування препарату Валтрекс® у дітей зі значеннями кліренсу креатиніну менше 50 мл/хв/1,73 м2 відсутній. Додаткова інформація для показання: профілактика інфекцій, спричинених ЦМВ, та захворювань після трансплантації паренхіматозних органів Необхідно часто визначати кліренс креатиніну, особливо в період, коли функція нирок швидко змінюється, наприклад, одразу після трансплантації або приживлення трансплантату, при цьому доза препарату Валтрекс® коригується відповідно до показників кліренсу креатиніну. Додаткова інформація для показання: лікування оперізувального герпесу (Herpes zoster) та офтальмічного оперізувального герпесу Препарат Валтрекс® слід застосовувати після гемодіалізу у пацієнтів, яким проводять періодичний гемодіаліз. Пацієнти з порушенням функції печінки На підставі дослідження із застосуванням одноразової дози валацикловіру 1000 мг у дорослих пацієнтів з цирозом печінки легкого або середнього ступеня тяжкості (при збереженій синтетичній функції печінки) корекція дози препарату Валтрекс® не потрібна. Фармакокінетичні дані у дорослих пацієнтів з тяжким ступенем порушення функції печінки (декомпенсованим цирозом), з порушенням синтетичної функції печінки та наявністю портокавальних анастомозів також не свідчать про необхідність корекції дози препарату Валтрекс, проте клінічний досвід при цих патологіях обмежений. Інформація про дози більше 4000 мг на добу для пацієнтів з інфекціями, спричиненими ВПГ та ЦМВ.ПередозуванняСимптоми Гостра ниркова недостатність та неврологічні порушення, включаючи сплутаність свідомості, галюцинації, ажитацію, пригнічення свідомості та кому, а також нудота та блювання, спостерігалися у пацієнтів, які отримали дози валацикловіру, що перевищують рекомендовані. Подібні стани частіше відзначалися у пацієнтів з порушенням функції нирок та пацієнтів похилого віку, які отримали повторні перевищуючі рекомендовані дози валацикловіру внаслідок недотримання режиму дозування. Лікування Хворі повинні перебувати під ретельним медичним наглядом. Гемодіаліз значною мірою сприяє виведенню ацикловіру з крові та може вважатися методом вибору при веденні пацієнтів з передозуванням препарату Валтрекс®.Запобіжні заходи та особливі вказівкиГідратація У пацієнтів з ризиком дегідратації, особливо у пацієнтів похилого віку необхідно забезпечити адекватний водно-електролітний баланс. Застосування у пацієнтів з порушенням функції нирок та у пацієнтів похилого віку Оскільки ацикловір виводиться нирками, необхідно зменшити дозу препарату Валтрекс у пацієнтів із порушенням функції нирок. У пацієнтів похилого віку може спостерігатися порушення ниркової функції, тому слід розглянути зменшення дози для цієї групи пацієнтів. Як пацієнти літнього віку, так і пацієнти з порушенням функції нирок входять до групи підвищеного ризику розвитку неврологічних ускладнень, таким пацієнтам необхідно забезпечити ретельний лікарський контроль. Як правило, ці реакції в основному мають оборотний характер у разі відміни препарату. Лікування лабіального герпесу та профілактика ЦМВ інфекцій та захворювань Застосування високих доз препарату Валтрекс® при порушенні функцій печінки та після пересадки печінки Немає даних про застосування препарату Валтрекс® у високих дозах (4000 мг на добу та вище) у пацієнтів із захворюванням печінки, тому таким пацієнтам високі дози препарату Валтрекс® повинні призначатися з обережністю. Спеціальних досліджень щодо вивчення дії препарату Валтрекс® при пересадці печінки не проводилося. Проте було встановлено, що профілактичне призначення ацикловіру у високих дозах зменшує прояви ЦМВ-інфекції та захворювання. Використання при генітальному герпесі Пацієнтам слід рекомендувати утримуватися від статевих контактів за наявності симптомів, навіть якщо лікування противірусним препаратом Валтрекс вже розпочато. Супресивна терапія препаратом Валтрекс знижує ризик передачі генітального герпесу, але повністю не виключає ризик інфікування і не призводить до повного лікування. Терапія препаратом Валтрекс® рекомендується у поєднанні з надійними засобами бар'єрної контрацепції. Вплив на здатність до керування автотранспортом та управління механізмами Необхідно враховувати клінічний стан пацієнта та профіль побічних реакцій валацикловіру при оцінці здатності пацієнта керувати автомобілем або механізмами, що рухаються.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. Діюча речовина: Валацикловіру гідрохлорид – 556 мг (у перерахунку на валацикловір – 500 мг); Допоміжні речовини: Целюлоза мікрокристалічна – 70 мг; Кросповідон – 28 мг; Повідон-К90 – 22 мг; Магнію стеарат – 4 мг; Кремнію діоксид колоїдний – 2 мг; Оболонка плівкова: Опадрай YS-1-18043 – близько 14 мг; Полірування: Віск карнаубський – близько 0,016 мг; Чорнило для друку: Діамантовий блакитний, 5312 (FT203) – близько 0,07 мкл. Примітки: Опадрай YS-1-18043 містить: гіпромелоза – 9,48 мг; титану діоксид – 3,26 мг; макрогол-400 - 1,12 мг; полісорбат-80 – 0,14 мг. Чорнило для друку Діамантовий блакитний, 5312 (FT203) містять: етанол (95%), пропіленгліколь, шелак, барвник діамантовий блакитний (Е133), лактат натрію, диметикон. По 10 таблеток у блістери із ПВХ/алюмінієвої фольги. По 1 блістеру разом з інструкцією з медичного застосування картонну пачку. По 6 таблеток у блістери із ПВХ/алюмінієвої фольги. По 7 блістерів разом з інструкцією з медичного застосування картонну пачку.Опис лікарської формиБілі, довгасті, двоопуклі таблетки без ризику, на одній стороні блакитним чорнилом нанесений напис GX CF1. Ядро від білого до майже білого кольору.Фармакотерапевтична групаПротивірусний засіб.ФармакокінетикаВсмоктування Після прийому внутрішньо валацикловір добре всмоктується із шлунково-кишкового тракту, швидко і майже повністю перетворюючись на ацикловір та валін. Це перетворення, ймовірно, здійснюється ферментом печінки валацикловіргідролазою. При прийомі валацикловіру в дозі від 1000 мг біодоступність ацикловіру становить 54% і не знижується від їди. Фармакокінетика валацикловіру не є дозозалежною. Швидкість та ступінь всмоктування зменшуються зі збільшенням дози, що призводить до менш пропорційного збільшення максимальної концентрації в плазмі крові (Сmax) порівняно з терапевтичним діапазоном доз та зниження біодоступності при дозах вище 500 мг. Таблиця 1. Результати оцінки фармакокінетики ацикловіру при прийомі одноразових доз валацикловіру від 250 до 2000 мг здоровими добровольцями з нормальною функцією печінки. Фармакокінетичні параметри ацикловіру 250 мг (N=15) 500 мг (N=15) 1000 мі (N=15) 2000 мг (N=8) Сmax мкмоль/л 9,78±1,71 15,0±4,23 23,1±8,53 36,9±6,36 мкг/л 2,20±0,38 3,37±0,95 5,20±1,92 8,30±1,43 Тmax годинник (год) 0,75 1,0 2,0 2,0 (0,75 – 1,5) (0,75-2,5) (0,75 – 3,0) (1,5 – 3,0) AUC ч·мкмоль/л 24,4±3,65 49,3±7,77 83,9±20,1 131 ± 28,3 ч·мкг/мл 5,50±0,82 11,1±1,75 18,9±4,51 29,5±6,36 Стах - максимальна концентрація в плазмі крові; Tmax – час до досягнення максимальної концентрації у плазмі крові; AUC - площа під фармакокінетичною кривою "концентрація - час". Значення Сmax та AUC відображають середнє стандартне відхилення. Значення для Тmах відображають медіану значення та діапазон значень. Максимальна концентрація валацикловіру в плазмі становить лише 4% від концентрації ацикловіру, медіана часу її досягнення становить від 30 до 100 хв після прийому препарату. Через 3 години після прийому препарату концентрація валацикловіру досягає рівня кількісного визначення або нижче. Валацикловір та ацикловір мають аналогічні фармакокінетичні параметри після одноразового та багаторазового прийому. ВЗВ та ВПГ значно не змінюють фармакокінетику валацикловіру та ацикловіру після прийому валацикловіру внутрішньо. Розподіл Ступінь зв'язування валацикловіру з білками плазми дуже низька (15%). Ступінь проникнення в цереброспінальну рідину (ЦСЖ) визначається як співвідношення AUC у ЦСЖ до AUC у плазмі крові та становить близько 25% для ацикловіру та метаболіту 8-гідроксиацикловіру (8-OH-ACV); близько 2,5% для метаболіту 9-(карбоксиметокси)метил-гуаніну (CMMG). Метаболізм Після прийому внутрішньо валацикловір перетворюється на ацикловір і L-валін за допомогою пресистемного метаболізму в кишечнику та/або печінкового метаболізму. Ацикловір перетворюється на малі метаболіти: CMMG під впливом етилового спирту та альдегіддегідрогенази; 8-ОН-ACV під впливом альдегідоксидази. Приблизно 88% загального сукупного впливу на плазму крові припадає на ацикловір, 11% - на CMMG і 1% - на 8-OH-ACV. Валацикловір та ацикловір не метаболізуються ізоферментами системи цитохрому Р450. Виведення У пацієнтів з нормальною функцією нирок період напіввиведення ацикловіру з плазми після одноразового або багаторазового прийому валацикловіру становить близько 3 годин. Менше 1% від прийнятої дози валацикловіру виводиться нирками у незміненому вигляді. Валацикловір виводиться з організму нирками переважно у вигляді ацикловіру (більше 80% від прийнятої дози) та метаболіту ацикловіру – CMMG. Особливі групи пацієнтів Пацієнти з порушенням функції нирок Виведення ацикловіру корелює з функцією нирок, експозиція ацикловіру збільшується зі збільшенням тяжкості ниркової недостатності. У пацієнтів з термінальною стадією ниркової недостатності середній період напіввиведення ацикловіру після застосування валацикловіру становить близько 14 годин порівняно з приблизно 3 годинами за нормальної функції нирок. Експозиції ацикловіру та його метаболітів CMMG та 8-OH-ACV у плазмі крові та ЦСЖ оцінювалися у стабільному стані після багаторазового прийому валацикловіру у 6 пацієнтів з нормальною функцією нирок (середній кліренс креатиніну 111 мл/хв, діапазон 91-144 мл/хв) отримували 2000 мг кожні 6 годин, і у 3 пацієнтів з тяжким ступенем ниркової недостатності (середній кліренс креатиніну 26 мл/хв, діапазон 17-31 мл/хв), які отримували 1500 мг кожні 12 годин. При тяжкому ступені ниркової недостатності порівняно з нормальною функцією нирок у плазмі крові, так само як і в ЦСЖ, концентрації ацикловіру, CMMG та 8-OH-ACV були у 2, 4 та 5-6 разів вищими відповідно. Не було різниці у ступені проникнення ацикловіру в ЦСЖ (визначалася як співвідношення AUC у ЦСЖ до AUC у плазмі крові), CMMG або 8-OH-ACV між двома популяціями з тяжким ступенем ниркової недостатності та нормальною функцією нирок. Пацієнти з порушенням функції печінки Фармакокінетичні дані показують, що у пацієнтів з печінковою недостатністю знижується швидкість перетворення валацикловіру на ацикловір, але не ступінь цього перетворення. Період напіввиведення ацикловіру не залежить від функції печінки. Вагітність У дослідженні фармакокінетики валацикловіру та ацикловіру на пізніх термінах вагітності встановлено збільшення значення добової AUC у стабільному стані при щоденному прийомі валацикловіру у дозі 1000 мг на добу, яка приблизно в 2 рази перевищувала AUC при прийомі внутрішньо ацикловіру в дозі 0. ВІЛ інфекція У пацієнтів з ВІЛ-інфекцією розподіл та фармакокінетичні характеристики ацикловіру після перорального прийому однієї або кількох доз 1000 мг або 2000 мг валацикловіру залишаються незмінними порівняно зі здоровими добровольцями. Трансплантація органів Максимальна концентрація ацикловіру у пацієнтів після трансплантації органів, які отримували 2000 мг валацикловіру 4 рази на добу, була порівнянна або вищою за максимальну концентрацію, що спостерігалася у здорових добровольців, які отримували таку ж дозу. Встановлені добові значення AUC можуть бути охарактеризовані як більш високі.ФармакодинамікаМеханізм дії Валацикловір є противірусним засобом, являє собою складний L-валіновий ефір ацикловіру. Ацикловір є аналогом пуринового нуклеозиду (гуаніну). В організмі людини валацикловір швидко і практично повністю перетворюється на ацикловір і валін імовірно під впливом ферменту валацикловіргідролази. Ацикловір є специфічним інгібітором вірусів герпесу з активністю in vitro проти вірусів простого герпесу (ВПГ) 1-го та 2-го типів, варіцелла-зостер вірусу (ВЗВ) (Varicella zoster virus), цитомегаловірусу (ЦМВ) ) та вірусу герпесу людини 6-го типу. Ацикловір інгібує синтез вірусної ДНК відразу після фосфорилювання та перетворення на активну форму - ацикловіртрифосфат. Перша стадія фосфорилювання потребує активності вірус-специфічних ферментів. Для ВПГ, ВЗВ та ВЕБ таким ферментом є вірусна тимідинкіназа, яка присутня лише у уражених вірусом клітинах. Частково селективність фосфорилювання підтримується у цитомегаловірусу опосередковано через продукт гена фосфотрансферази UL97. Ця необхідність активації ацикловіру специфічним вірусним ферментом значною мірою пояснює його селективність. Процес фосфорилювання ацикловіру (перетворення з моно- в трифосфат) завершується клітинними кіназами. Ацикловіртрифосфат конкурентно інгібує вірусну ДНК-полімеразу і, будучи аналогом нуклеозиду, вбудовується у вірусну ДНК, що призводить до облігатного розриву ланцюга, припинення синтезу ДНК і, отже, блокування реплікації вірусу. Резистентність до ацикловіру зазвичай обумовлена дефіцитом тимідинкінази, що призводить до надмірного розповсюдження вірусу в організмі господаря. У поодиноких випадках зниження чутливості до ацикловіру обумовлено появою штамів вірусу з порушенням структури вірусної тимідинкінази або ДНК-полімерази. Вірулентність цих різновидів вірусу нагадує таку в його дикого штаму. За результатами великого дослідження штамів ВПГ і ВЗВ, відібраних у пацієнтів, які отримували терапію ацикловіром або застосували його з метою профілактики, встановлено, що віруси зі зниженою чутливістю до валацикловіру зустрічаються вкрай рідко, але можуть бути виявлені в окремих випадках у пацієнтів з тяжким порушенням. наприклад, реципієнтів трансплантату кісткового мозку або органу, пацієнтів, які отримують хіміотерапію з приводу злоякісних новоутворень, та у ВІЛ-інфікованих. Валацикловір сприяє усуванню больового синдрому: зменшує його тривалість і скорочує відсоток хворих з болями, викликаними оперізуючим герпесом, включаючи гостру постгерпетичну невралгію.Показання до застосуванняДорослі та підлітки віком від 12 до 18 років: лікування інфекцій шкіри та слизових оболонок, спричинених ВПГ, включаючи вперше виявлений та рецидивуючий генітальний герпес (Herpes genitalis), а також лабіальний герпес (Herpes labialis); профілактика (супресія) рецидивів інфекцій шкіри та слизових оболонок, спричинених ВПГ, включаючи генітальний герпес, у тому числі у дорослих з імунодефіцитом; профілактика інфекцій, викликаних цитомегаловірусом (ЦМВ), та захворювань після трансплантації паренхіматозних органів. Дорослі: лікування оперізувального герпесу (Herpes zoster) та офтальмічного оперізувального герпесу.Протипоказання до застосуванняПідвищена чутливість до валацикловіру, ацикловіру або до будь-якого іншого компонента препарату. Дитячий вік віком до 12 років. Дитячий вік до 18 років при лікуванні оперізувального герпесу та офтальмічного оперізувального герпесу 6З обережністю: у пацієнтів із нирковою недостатністю; пацієнтів із клінічно вираженими формами ВІЛ-інфекції; при одночасному прийомі нефротоксичних лікарських засобів.Вагітність та лактаціяФертильність У дослідженнях на тваринах валацикловір не впливав на фертильність. Проте застосування високих доз ацикловіру при парентеральному введенні викликало тестикулярні афекти у щурів та собак. Дослідження щодо впливу валацикловіру на фертильність у людей не проводилися. Однак не було зареєстровано змін у кількості, рухливості та морфології сперматозоїдів у 20 пацієнтів через 6 місяців щоденного застосування валацикловіру у дозах від 400 мг до 1000 мг. Вагітність Є обмежені дані щодо застосування препарату Валтрекс® при вагітності. Препарат слід застосовувати при вагітності тільки в тому випадку, якщо потенційна користь для матері перевершує потенційний ризик для плода. У регістрах вагітних були задокументовані результати вагітності у жінок, які приймали Валтрекс® або інші препарати, що містять ацикловір (ацикловір є активним метаболітом препарату Валтрекс®), 111 та 1246 спостережень, відповідно (з яких 29 та 756 приймали препарати у першому триместрі вагітності), представляли собою результати вагітності), зареєстровані проспективно. Аналіз даних, представлених у регістрі вагітних, що піддавалися впливу ацикловіру, не виявив збільшення кількості вроджених дефектів у дітей порівняно із загальною популяцією, по жодному з пороків розвитку не виявлено специфічності чи закономірності, що вказують на загальну причину. Оскільки до регістру вагітних було включено невелику кількість жінок, які приймали валацикловір під час вагітності,то достовірних та певних висновків щодо безпеки застосування валацикловіру при вагітності зробити не можна. Період грудного вигодовування Ацикловір, основний метаболіт валацикловіру, проникає у грудне молоко. Після прийому валацикловіру в дозі 500 мг внутрішньом'язу Cmax у грудному молоці в 0,5-2,3 рази (в середньому в 1,4 рази) перевищувала відповідні концентрації ацикловіру в плазмі крові матері. Співвідношення значень AUC ацикловіру у грудному молоці до AUC у сироватці крові матері варіювалися від 1,4 до 2,6 (середнє значення 2,2). Середнє значення концентрації ацикловіру у грудному молоці становило 2,24 мкг/мл (9,95 мкмоль/л). При прийомі матір'ю валацикловіру в дозі 500 мг 2 рази на добу діти, які перебувають на грудному вигодовуванні, піддаються такому ж впливу ацикловіру, як при прийомі його внутрішньо в дозі близько 0,61 мг/кг/добу. Період напіввиведення ацикловіру з грудного молока такий самий, як із плазми крові. Валацикловір у незміненому вигляді не визначався у плазмі крові матері, грудному молоці або сечі дитини. Препарат Валтрекс слід призначати з обережністю жінкам у період грудного вигодовування. Тим не менш, ацикловір для внутрішньовенного введення застосовується для лікування ВПГ у немовлят у дозі 30 мг/кг/добу.Побічна діяНебажані реакції перераховані нижче відповідно до класифікації за основними системами та органами та частотою народження, яка була визначена наступним чином: дуже часто: ≥ 1 на 10, часто: ≥ 1 на 100 та < 1 на 10, нечасто: ≥1 на 1000 та < 1 на 100, рідко: ≥ 1 на 10000 та < 1 на 1000, дуже рідко: < 1 на 10000. Дані клінічних досліджень З боку нервової системи: - Часто: головний біль. З боку шлунково-кишкового тракту: - Часто: нудота. Дані постмаркетингових досліджень З боку системи крові та органів кровотворення – дуже рідко: лейкопенія, тромбоцитопенія. В основному лейкопенія спостерігалася у хворих зі зниженим імунітетом. З боку імунної системи – дуже рідко: анафілаксія. З боку нервової системи та психіки – рідко: запаморочення, сплутаність свідомості, галюцинації, пригнічення свідомості. Дуже рідко: ажитація, тремор, атаксія, дизартрія, психотичні симптоми, судоми, енцефалопатія, кома. Перераховані вище симптоми, в основному, оборотні і зазвичай спостерігаються у пацієнтів з порушенням функції нирок або на тлі інших станів, що спричиняють. У дорослих пацієнтів з трансплантованим органом, які отримують високі дози (8 г на день) препарату Валтрекс для профілактики ЦМВ-інфекції, неврологічні реакції розвиваються частіше, ніж при прийомі нижчих доз. З боку дихальної системи та органів середостіння – Нечасто: задишка. З боку шлунково-кишкового тракту – рідко: дискомфорт у животі, блювання, діарея. З боку печінки та жовчовивідних шляхів – дуже рідко: оборотні порушення функціональних печінкових проб, які іноді розцінюють як прояви гепатиту. З боку шкіри та підшкірно-жирової клітковини - Нечасто: висипання, включаючи прояви фоточутливості. Рідко: свербіж. Дуже рідко: кропив'янка, ангіоневротичний набряк. З боку сечовидільної системи – Нечасто: гематурія (часто пов'язана з іншими порушеннями з боку нирок). Рідко: порушення функції нирок. Дуже рідко: гостра ниркова недостатність, ниркова колька. Ниркова колька може бути пов'язана з порушенням функції нирок. Повідомлялося про випадки осадження кристалів ацикловіру у просвіті ниркових канальців. Необхідно дотримуватися адекватного питного режиму під час лікування. Інші: У хворих з тяжкими порушеннями імунітету, особливо у дорослих пацієнтів з далеко зайшла стадією ВІЛ-інфекції, які отримують високі дози валацикловіру (8 г щодня) протягом тривалого періоду часу, спостерігалися випадки ниркової недостатності, мікроангіопатичної гемолітичної анемії та тромації. ). Подібні ускладнення були відзначені у пацієнтів з тими самими основними або супутніми захворюваннями, але не отримують валацикловір.Взаємодія з лікарськими засобамиКлінічно значущі взаємодії встановлено. Ацикловір виводиться нирками переважно в незміненому вигляді за допомогою активної ниркової секреції. Сполучене застосування лікарських засобів з цим механізмом виведення може призвести до підвищення концентрації ацикловіру в плазмі. Після призначення препарату Валтрекс® у дозі 1000 мг та препаратів циметидин, пробенецид, які виводяться тим самим шляхом, що й препарат Валтрекс®, спостерігається підвищення AUC ацикловіру та, таким чином, знижується нирковий кліренс ацикловір. Проте, зважаючи на широкий терапевтичний індекс ацикловіру, корекція дози препарату Валтрекс® не потрібна. При лікуванні лабіального герпесу, профілактиці та лікуванні захворювань, викликаних ЦМВ, необхідно дотримуватись обережності у разі одночасного застосування препарату Валтрекс® у більш високих дозах (4000 мг на добу та вище) та лікарських препаратів, які конкурують з ацикловіром за шлях виведення, оскільки існує потенційна загроза підвищення в плазмі концентрації одного або обох препаратів або їх метаболітів. Було відмічено підвищення AUC ацикловіру та неактивного метаболіту мікофенолату мофетилу (імунодепресант, який застосовується у пацієнтів після трансплантації органів) при одночасному застосуванні цих препаратів. Одночасне застосування препарату Валтрекс з нефротоксичними препаратами, у тому числі аміноглікозидами, органічними сполуками платини, йодованою контрастною речовиною, метотрексатом, пентамідином, фоскарнетом, циклоспорином і такролімусом, повинно проводитися з обережністю, особливо у пацієнтів з порушенням функції. нирок.Спосіб застосування та дозиПрепарат Валтрекс® приймається незалежно від їди, таблетки слід запивати водою. Лікування інфекції шкіри та слизових оболонок, викликаних ВПГ, включай вперше виявлений та рецидивуючий генітальний герпес (Herpes genitalis), а також лабіальний герпес (Herpes labialis) Імунокомпетентні дорослі та підлітки віком від 12 до 18 років Рекомендована доза становить 500 мг двічі на добу. У разі рецидивів лікування має тривати 3 або 5 днів. У разі первинного герпесу, який може протікати у більш тяжкій формі, лікування слід розпочинати якомога раніше, а його тривалість має бути збільшена з 5 до 10 днів. При рецидивах ВПГ найбільш вірним вважається призначення препарату Валтрекс у продромальному періоді або відразу після появи перших симптомів захворювання. Застосування валацикловіру може запобігти розвитку ураження, якщо його застосовувати при перших ознаках та симптомах рецидиву, спричиненого ВПГ. Як альтернативне лікування лабіального герпесу ефективне призначення препарату Валтрекс у дозі 2000 мг 2 рази на добу протягом 1 доби. Друга доза повинна бути прийнята приблизно через 12 годин (але не раніше ніж через 6 годин) після прийому першої дози. При використанні такого режиму дозування тривалість лікування не повинна перевищувати 1 добу, оскільки перевищення тривалості цього курсу лікування не призводить до додаткової клінічної користі. Терапія повинна бути розпочата при появі ранніх симптомів лабіального герпесу (тобто пощипування, свербіж, печіння). Профілактика (супресія) рецидивів інфекції шкіри та слизових оболонок, спричинених ВПГ, включаючи генітальний герпес, у тому числі у дорослих з імунодефіцитом Імунокомпетентні дорослі та підлітки віком від 12 до 18 років У імунокомпетентних пацієнтів рекомендована доза становить 500 мг один раз на добу. Через 6-12 місяців лікування необхідно оцінити ефективність терапії. Дорослі з імунодефіцитом У дорослих пацієнтів з імунодефіцитом рекомендована доза становить 500 мг двічі на добу. Через 6-12 місяців лікування необхідно оцінити ефективність терапії. Профілактика інфекцій, викликаних ЦМВ, та захворювань після трансплантації паренхіматозних органів Дорослі та підлітки віком від 12 до 18 років Доза, що рекомендується, становить 2000 мг 4 рази на добу, призначається якомога раніше після трансплантації. Дозу слід знижувати залежно від кліренсу креатиніну. Тривалість лікування зазвичай становить 90 днів, але у пацієнтів із високим ризиком курс лікування може бути продовжений. Лікування оперізувального герпесу (Herpes zoster) та офтальмічного оперізувального герпесу Дорослі Рекомендована доза становить 1000 мг 3 рази на день протягом 7 днів. Особливі групи пацієнтів Діти Ефективність лікування препаратом Валтрекс у дітей не досліджували. Пацієнти похилого віку Необхідно враховувати можливе порушення функції нирок у пацієнтів похилого віку, доза препарату Валтрекс® повинна бути відповідним чином скоригована. Необхідно підтримувати адекватний водно-електролітний баланс. Пацієнти з порушенням функції нирок Дозу препарату Валтрекс® рекомендується зменшувати у пацієнтів із вираженим порушенням функції нирок (див. режим дозування у Таблиці 2). У таких пацієнтів необхідно підтримувати адекватний водно-електролітний баланс. Таблиця 2. Корекція дози препарату Валтрекс® для застосування у дорослих та підлітків віком від 12 до 18 років з порушенням функції нирок Показання Кліренс креатиніну, мл/хв. Доза препарату Валтрекс® Оперезуючий герпес та офтальмічний оперізувальний герпес у імунокомнетентних дорослих (лікування) не менше 50 1000 мг 3 рази на добу від 30 до 49 1000 мг 2 рази на добу від 10 до 29 1000 мг 1 раз на добу менше 10 500 мг 1 раз на добу ВПГ (лікування) Імунокомпетентні дорослі та підлітки віком від 12 до 18 років не менше 30 500 мг 2 рази на добу менше 30 500 мг 1 раз на добу Лабіальний герпес у імунокомпетентних дорослих та підлітків віком від 12 до 18 років (лікування) Не менше 50 2000 мг 2 рази на добу Від 30 до 49 1000 мг 2 рази на добу Від 10 до 29 500 мг 2 рази на добу Менш 10 500 мг 1 раз на добу ВПГ (профілактика (супресія)) Імунокомпетентні дорослі та підлітки віком від 12 до 18 років не менше 30 500 мг 1 раз на добу менше 30 500 мг 1 раз на дві доби Дорослі з імунодефіцитом не менше 30 500 мг 2 рази на добу менше 30 500 мг 1 раз на добу Профілактика інфекції, викликаних ЦМВ, у дорослих та підлітків віком від 12 до 18 років не менше 75 2000 мг 4 рази на добу від 50 до 75 1500 мг 4 рази на добу від 25 до 50 1500 мг 3 рази на добу від 10 до 25 1500 мг 2 рази на добу менше 10 або у пацієнтів на гемодіалізі 1500 мг 1 раз на добу Додаткова інформація для показання: лікування інфекцій шкіри та слизових оболонок, спричинених ВПГ, включаючи вперше виявлений та рецидивуючий генітальний герпес (Herpes genitalis), а також лабіальний герпес (Herpes labialis) Досвід застосування препарату Валтрекс® у дітей зі значеннями кліренсу креатиніну менше 50 мл/хв/1,73 м2 відсутній. Додаткова інформація для показання: профілактика інфекцій, спричинених ЦМВ, та захворювань після трансплантації паренхіматозних органів Необхідно часто визначати кліренс креатиніну, особливо в період, коли функція нирок швидко змінюється, наприклад, одразу після трансплантації або приживлення трансплантату, при цьому доза препарату Валтрекс® коригується відповідно до показників кліренсу креатиніну. Додаткова інформація для показання: лікування оперізувального герпесу (Herpes zoster) та офтальмічного оперізувального герпесу Препарат Валтрекс® слід застосовувати після гемодіалізу у пацієнтів, яким проводять періодичний гемодіаліз. Пацієнти з порушенням функції печінки На підставі дослідження із застосуванням одноразової дози валацикловіру 1000 мг у дорослих пацієнтів з цирозом печінки легкого або середнього ступеня тяжкості (при збереженій синтетичній функції печінки) корекція дози препарату Валтрекс® не потрібна. Фармакокінетичні дані у дорослих пацієнтів з тяжким ступенем порушення функції печінки (декомпенсованим цирозом), з порушенням синтетичної функції печінки та наявністю портокавальних анастомозів також не свідчать про необхідність корекції дози препарату Валтрекс, проте клінічний досвід при цих патологіях обмежений. Інформація про дози більше 4000 мг на добу для пацієнтів з інфекціями, спричиненими ВПГ та ЦМВ.ПередозуванняСимптоми Гостра ниркова недостатність та неврологічні порушення, включаючи сплутаність свідомості, галюцинації, ажитацію, пригнічення свідомості та кому, а також нудота та блювання, спостерігалися у пацієнтів, які отримали дози валацикловіру, що перевищують рекомендовані. Подібні стани частіше відзначалися у пацієнтів з порушенням функції нирок та пацієнтів похилого віку, які отримали повторні перевищуючі рекомендовані дози валацикловіру внаслідок недотримання режиму дозування. Лікування Хворі повинні перебувати під ретельним медичним наглядом. Гемодіаліз значною мірою сприяє виведенню ацикловіру з крові та може вважатися методом вибору при веденні пацієнтів з передозуванням препарату Валтрекс®.Запобіжні заходи та особливі вказівкиГідратація У пацієнтів з ризиком дегідратації, особливо у пацієнтів похилого віку необхідно забезпечити адекватний водно-електролітний баланс. Застосування у пацієнтів з порушенням функції нирок та у пацієнтів похилого віку Оскільки ацикловір виводиться нирками, необхідно зменшити дозу препарату Валтрекс у пацієнтів із порушенням функції нирок. У пацієнтів похилого віку може спостерігатися порушення ниркової функції, тому слід розглянути зменшення дози для цієї групи пацієнтів. Як пацієнти літнього віку, так і пацієнти з порушенням функції нирок входять до групи підвищеного ризику розвитку неврологічних ускладнень, таким пацієнтам необхідно забезпечити ретельний лікарський контроль. Як правило, ці реакції в основному мають оборотний характер у разі відміни препарату. Лікування лабіального герпесу та профілактика ЦМВ інфекцій та захворювань Застосування високих доз препарату Валтрекс® при порушенні функцій печінки та після пересадки печінки Немає даних про застосування препарату Валтрекс® у високих дозах (4000 мг на добу та вище) у пацієнтів із захворюванням печінки, тому таким пацієнтам високі дози препарату Валтрекс® повинні призначатися з обережністю. Спеціальних досліджень щодо вивчення дії препарату Валтрекс® при пересадці печінки не проводилося. Проте було встановлено, що профілактичне призначення ацикловіру у високих дозах зменшує прояви ЦМВ-інфекції та захворювання. Використання при генітальному герпесі Пацієнтам слід рекомендувати утримуватися від статевих контактів за наявності симптомів, навіть якщо лікування противірусним препаратом Валтрекс вже розпочато. Супресивна терапія препаратом Валтрекс знижує ризик передачі генітального герпесу, але повністю не виключає ризик інфікування і не призводить до повного лікування. Терапія препаратом Валтрекс® рекомендується у поєднанні з надійними засобами бар'єрної контрацепції. Вплив на здатність до керування автотранспортом та управління механізмами Необхідно враховувати клінічний стан пацієнта та профіль побічних реакцій валацикловіру при оцінці здатності пацієнта керувати автомобілем або механізмами, що рухаються.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаАктивна речовина: гідроксиетилрутозиди 300 мг Допоміжні речовини: макрогол 6000 – 9 мг, порожня тверда желатинова капсула (желатин – близько 63.0097 мг, вода – 11.02 мг, титану діоксид – близько 1.5 мг, барвник заліза оксид жовтий – близько 0.47 мг). Склад чорних чорнил: шеллак в етанолі, барвник заліза оксид чорний, н-бутанол, пропіленгліколь, ізопропанол, водний аміак.Опис лікарської формиКапсули желатинові, матові, жовто-бежевого кольору, без запаху з написом "Venoruton 300"; вміст капсул – порошок від жовтого до коричнево-жовтого кольору, без запаху.ХарактеристикаАнгіопротекторний засібФармакотерапевтична групаПрепарат має ангіопротекторну та флеботонізуючу дію. Похідна рутина. Діє переважно на капіляри та вени. Зменшує пори між ендотеліальними клітинами за рахунок модифікації волокнистого матриксу, розташованого між клітинами ендотелію. Інгібує агрегацію та збільшує ступінь деформованості еритроцитів. Чинить протизапальну дію. При хронічній венозній недостатності Венорутон зменшує вираженість таких її проявів як набряки, біль, судоми, трофічні розлади, варикозні виразки. Зменшує симптоми, пов'язані з гемороєм, зокрема. біль, свербіж та кровотеча. Вплинув на проникність і резистентність стінок капілярів, препарат сприяє уповільненню розвитку діабетичної ретинопатії. Завдяки впливу рутозиду на реологічні властивості крові препарат сприяє запобіганню мікротромбозів сітківки.ФармакокінетикаВсмоктування та розподіл Після прийому внутрішньо абсорбція становить близько 10-15%. Cmax у плазмі крові досягається в межах 1-9 год. Протягом 120 год концентрації залишаються обумовленими; їх зниження відбувається біекспоненційно. Виведення T1/2 становить 10-25 год. O-(β-гідроксіетил)-рутозиди та їх глюкуронові метаболіти виводяться в основному з жовчю, 3-6% виводиться нирками за 48 год.ІнструкціяПризначають на початку лікування по 300 мг (1 капсула) 3 рази на добу під час їжі. Зменшення симптомів зазвичай відзначається протягом 2 тижнів лікування. Рекомендується продовжувати прийом препарату в тій же дозі або знижують до мінімальної підтримуючої дози 600 мг на добу, або зупиняють лікування. При цьому досягнутий ефект зберігається протягом 4 тижнів. Капсули ковтають повністю, запиваючи достатньою кількістю води. При лімфостазі рекомендована доза становить 3 г на добу. При діабетичній ретинопатії призначають по 0,9-1,8 г на добу.Показання до застосуванняХронічна венозна недостатність; постфлебітичний синдром; трофічні порушення при варикозній хворобі; трофічні виразки; як допоміжне лікування при лімфостазі після проведення склерозуючої терапії та видалення варикозних вузлів; геморой (біль, ексудація, свербіж та кровотеча); венозна недостатність та геморой при вагітності, починаючи з ІІ триместру; як допоміжне лікування ретинопатії у пацієнтів з цукровим діабетом, при артеріальній гіпертензії та атеросклерозі.Протипоказання до застосуванняПідвищена чутливість до рутозид або інших компонентів препарату; І триместр вагітності, дитячий вік до 18 роківВагітність та лактаціяУ ході клінічних досліджень вивчалося застосування Венорутона при вагітності, проте його застосування в І триместрі спеціально не вивчалося. Застосування у І триместрі вагітності протипоказане. У дослідженнях, проведених на тваринах, не було зазначено тератогенного та іншого небажаного впливу препарату на плід. Призначати Венорутон® всередину рекомендується лише починаючи з II триместру вагітності, коли очікувана користь для матері від його застосування перевищує можливий ризик для плода.Побічна діяЗ боку травної системи: нудота, діарея, печія. Алергічні реакції: шкірний висип. Інші: головний біль, припливи крові до обличчя. Побічні ефекти швидко зникають після припинення застосування препарату.Взаємодія з лікарськими засобамиДія Венорутона посилюється при одночасному застосуванні з аскорбіновою кислотою.ПередозуванняПро випадки передозування, які супроводжувалися клінічними симптомами, не повідомлялося.Запобіжні заходи та особливі вказівкиЗастосовувати з обережністю при печінковій, нирковій або серцевій недостатності.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
220,00 грн
182,00 грн
Склад, форма випуску та упаковкаАерозоль для інгаляцій дозований – 1 доза: активна речовина: сальбутамолу сульфат – 120,5 мкг (еквівалентно 100 мкг сальбутамолу); допоміжні речовини: тетрафторетан – 1 доза. У балоні аерозольному алюмінієвому (у комплекті з дозуючим пристроєм); у пачці картонної 1 балон.Опис лікарської формиАерозоль для інгаляцій дозований: алюмінієвий інгалятор, оснащений дозуючим пластмасовим пристроєм із захисним ковпачком, що містить суспензію білого або майже білого кольору.Фармакотерапевтична групаБронходилатируюча, бета-адреноміметична.ФармакокінетикаПісля інгаляційного введення 10-20% дози сальбутамолу досягають нижніх дихальних шляхів. Інша частина дози залишається в інгаляторі або відкладається в ротоглотці, а потім проковтується. Фракція, що відклалася в дихальних шляхах, абсорбується в легеневі тканини та кров, але не метаболізується у легенях. Ступінь зв'язування сальбутамолу із білками плазми становить близько 10%. Сальбутамол, що потрапив у кров, піддається метаболізму в печінці і екскретується, переважно з сечею, у незміненому вигляді або у вигляді фенольного сульфату. Проковтнута частина інгаляційної дози абсорбується із ШКТ і піддається активному метаболізму при першому проходженні через печінку, перетворюючись на фенольний сульфат. Незмінений сальбутамол та кон'югат екскретуються переважно із сечею. Введений внутрішньовенний сальбутамол має T1/2 4-6 год. Виводиться частково нирками і частково в результаті метаболізму до неактивного 4'-О-сульфату (фенольний сульфат), який також виводиться переважно із сечею. З калом екскретується лише незначна частина введеної дози сальбутамолу. Більшість дози сальбутамолу, введеної в організм внутрішньовенно, пероральним або інгаляційним шляхом, екскретується протягом 72 годин.ФармакодинамікаСальбутамол є селективним агоністом β2-адренорецепторів. У терапевтичних дозах він діє на β2-адренорецептори гладкої мускулатури бронхів, незначно впливаючи або взагалі не впливаючи на β1-адренорецептори міокарда. Чинить бронходилатируючий ефект, попереджаючи або купуючи спазм бронхів, знижує опір у дихальних шляхах. Збільшує життєву ємність легень. Збільшує мукоциліарний кліренс (при хронічному бронхіті до 36%), стимулює секрецію слизу, активує миготливий епітелій. У рекомендованих терапевтичних дозах не негативно впливає на ССС, не викликає підвищення АТ. У меншій мірі, порівняно з ЛЗ цієї групи, має позитивну хроно- та інотропну дію. Викликає розширення коронарних артерій. Має ряд метаболічних ефектів: знижує концентрацію калію в плазмі, впливає на глікогеноліз та виділення інсуліну, надає гіперглікемічний (особливо у пацієнтів з бронхіальною астмою) та ліполітичний ефект, збільшує ризик розвитку ацидозу. Після застосування інгаляційних форм дія розвивається швидко, початок ефекту через 5 хв, максимум через 30-90 хв (75% максимального ефекту досягається протягом 5 хв), тривалість - 4-6 год.ІнструкціяПеревірка інгалятора: перед першим використанням інгалятора або в тому випадку, якщо інгалятором не користувалися тиждень або довше, слід видалити ковпачок з мундштука, злегка стиснувши ковпачок з боків, добре струсити інгалятор і натиснути на клапан аерозолю для вивільнення 1 інгаля у справності інгалятора. Використання інгалятора Видалити ковпачок із мундштука, злегка стиснувши ковпачок із боків. Оглянути мундштук зсередини та зовні, щоб переконатися, що він чистий. Добре струсити інгалятор. Тримати інгалятор між вказівним та великим пальцями у вертикальному положенні дном вгору, при цьому великий палець повинен розташовуватися на підставі під мундштуком. Зробити повільний глибокий видих, обхопивши мундштук губами, не стискаючи зубами. Виробляючи максимально глибокий вдих через рот одночасно натиснути на верхню частину інгалятора для вивільнення 1 інгаляційної дози сальбутамолу. Затримати подих на кілька секунд, вийняти мундштук із рота, потім повільно видихнути. Для отримання другої дози, тримаючи інгалятор у вертикальному положенні, почекати близько 30 с і потім повторити пункти 3-7. Щільно закрити мундштук захисним ковпачком. Увага! Виконуючи пункти 5, 6 та 7 – не можна поспішати. Слід починати вдих якнайповільніше, безпосередньо перед натисканням на клапан інгалятора. У перші кілька разів рекомендується попрактикуватися перед дзеркалом. Якщо видно "туман", що виходить з верхньої частини інгалятора або з куточків рота, слід почати все заново з пункту 3. Якщо лікар дав інші інструкції з використання інгалятора, слід суворо дотримуватися їх. Потрібно зв'язатися з лікарем, якщо виникнуть труднощі з використанням інгалятора. Очищення інгалятора: Інгалятор необхідно чистити не менше 1 разу на тиждень. Вийняти металевий балончик із пластмасового корпусу та зняти кришку мундштука. Ретельно промити пластмасовий корпус та кришку мундштуку під струменем теплої води. Просушити пластмасовий корпус та кришку мундштука повністю як зовні, так і всередині. Не допускати перегрівання. Помістити металевий балончик у пластмасовий корпус та надіти кришку мундштука. Не слід занурювати металевий балон у воду.Показання до застосуванняБронхіальна астма: усунення нападів бронхіальної астми, в т.ч. при загостренні бронхіальної астми тяжкої течії; запобігання нападам бронхоспазму, пов'язаних з впливом алергену або спричиненим фізичним навантаженням; застосування як одного з компонентів при тривалій підтримувальній терапії бронхіальної астми; ХОЗЛ, що супроводжується оборотною обструкцією дихальних шляхів. Хронічний бронхіт.Протипоказання до застосуванняпідвищена чутливість до будь-якого компонента препарату; ведення передчасних пологів; загрозливий аборт; дитячий вік до 2 років. З обережністю: тахіаритмія, міокардит, вади серця, аортальний стеноз, ІХС, тяжка хронічна серцева недостатність, артеріальна гіпертензія, тиреотоксикоз, феохромоцитома, декомпенсований цукровий діабет, глаукома, епіприпадки, ниркова або печінкова лактації.Вагітність та лактаціяВагітним жінкам препарат призначається лише у разі, коли очікувана користь для пацієнтки перевищує потенційний ризик для плода. У ході постреєстраційного спостереження було виявлено рідкісні випадки різних вад розвитку у дітей, включаючи формування вовчої пащі та вад розвитку кінцівок, на фоні прийому матерями під час вагітності сальбутамолу. У деяких випадках матері приймали кілька супутніх лікарських препаратів протягом вагітності. Причинно-наслідковий зв'язок із прийомом препарату не встановлено. Сальбутамол, ймовірно, проникає в грудне молоко, тому його не рекомендується призначати жінкам, що годують, за винятком тих випадків, коли очікувана користь для самої пацієнтки переважує потенційний ризик для дитини. Немає даних про те, чи має присутній у грудному молоці сальбутамол шкідливу дію на новонародженого.Побічна діяНебажані реакції перераховані в залежності від анатомо-фізіологічної класифікації та частоти народження, яка визначена таким чином: дуже часто (≥1/10), часто (≥1/100 та З боку імунної системи: дуже рідко – реакції гіперчутливості, включаючи ангіоневротичний набряк, кропив'янку, бронхоспазм, гіпотонію та колапс. З боку обміну речовин: рідко – гіпокаліємія (терапія β2-агоністами може призводити до значної гіпокаліємії); дуже рідко – лактоацидоз. Дуже рідкісні випадки лактоацидозу були зареєстровані у пацієнтів, які отримали сальбутамол внутрішньовенно та Вентолін Небули для лікування загострень бронхіальної астми. З боку нервової системи: часто – тремор, головний біль; дуже рідко – гіперактивність. З боку ССС: часто – тахікардія; іноді – сильне серцебиття (пульсація, пальпітація); рідко – розширення периферичних судин; дуже рідко – аритмія, включаючи миготливу аритмію, суправентрикулярну тахікардію та екстрасистолію. З боку дихальної системи, органів грудної клітки та середостіння: дуже рідко – парадоксальний бронхоспазм. З боку шлунково-кишкового тракту: іноді – подразнення слизової оболонки рота та глотки. З боку кістково-м'язової системи: іноді м'язові судоми.Взаємодія з лікарськими засобамиНе рекомендується одночасно застосовувати сальбутамол та неселективні блокатори β-адренорецепторів, такі як пропранолол. Сальбутамол не протипоказаний пацієнтам, які одержують інгібітори МАО. У хворих з тиреотоксикозом посилює дію стимуляторів ЦНС та тахікардію. Теофілін та інші ксантини при одночасному застосуванні підвищують ймовірність розвитку тахіаритмії; засоби для інгаляційної анестезії, леводопа – важкої шлуночкової аритмії. Одночасне призначення з антихолінергічними засобами (в т.ч. інгаляційними) може сприяти підвищенню внутрішньоочного тиску. Діуретики та глюкокортикостероїди посилюють гіпокаліємічну дію сальбутамолу.Спосіб застосування та дозиІнгаляційно. Вирішити питання про збільшення дози або частоти застосування препарату може лише лікар. Не рекомендується застосовувати інгалятор Вентолін частіше 4 рази на добу. Потреба в частому застосуванні максимальних доз Вентоліна® або раптовому збільшенні дози свідчить про погіршення перебігу захворювання. Дорослі (у т.ч. пацієнти похилого віку) Купірування нападу бронхоспазму: рекомендована доза становить 100-200 мкг (1-2 інгаляції). Запобігання нападам бронхоспазму, пов'язаним з впливом алергену або спричиненим фізичним навантаженням: рекомендована доза — 200 мкг (2 інгаляції) за 10–15 хв до дії провокуючого фактора. Тривала підтримуюча терапія: доза, що рекомендується, — до 200 мкг (2 інгаляції) 4 рази на добу. Діти Купірування нападу бронхоспазму: рекомендована доза становить 100-200 мкг (1-2 інгаляції). Запобігання нападам бронхоспазму, пов'язаним з впливом алергену або спричиненим фізичним навантаженням: рекомендована доза — 100–200 мкг (1–2 інгаляції) за 10–15 хв до дії провокуючого фактора. Тривала підтримуюча терапія: доза, що рекомендується, — 200 мкг (2 інгаляції) 4 рази на добу. Вентолін® можна вводити через Спейсер Бебіхалер.ПередозуванняСимптоми: частіші – гіпокаліємія, зниження артеріального тиску, тахікардія, м'язовий тремор, нудота, блювання; менш часті – збудження, гіперглікемія, респіраторний алкалоз, гіпоксемія, головний біль; рідкісні - галюцинації, судоми, тахіаритмія, тріпотіння шлуночків, розширення периферичних судин. Лікування: найкращими антидотами є кардіоселективні β-адреноблокатори. Однак блокатори β-адренорецепторів необхідно застосовувати з обережністю у пацієнтів із нападами бронхоспазму в анамнезі. Застосування великих доз сальбутамолу може викликати гіпокаліємію, тому при підозрі передозування слід контролювати рівень калію в сироватці крові.Запобіжні заходи та особливі вказівкиПотрібно проінструктувати пацієнтів про правильне використання інгалятора Вентолін®. Бронходилататори не повинні бути єдиним або основним компонентом терапії бронхіальної астми нестабільного або тяжкого перебігу. Якщо дія звичайної дози Вентоліна стає менш ефективною або менш тривалою (дія препарату повинна зберігатися не менше 3 годин), пацієнту слід звернутися до лікаря. Підвищення потреби застосування інгаляційних агоністів β2-адренорецепторів з короткою тривалістю дії для контролю симптомів бронхіальної астми свідчить про загострення захворювання. У разі слід переглянути план лікування пацієнта. Раптове та прогресуюче погіршення бронхіальної астми може становити загрозу для життя пацієнта, тому в подібних ситуаціях необхідно терміново вирішувати питання про призначення або збільшення дози кортикостероїдів. У таких пацієнтів рекомендується проводити щоденний моніторинг пікової швидкості видиху. Сальбутамол необхідно застосовувати з обережністю у пацієнтів із тиреотоксикозом. Терапія агоністами β2-адренорецепторів, особливо при введенні парентерально або за допомогою небулайзера, може призводити до гіпокаліємії. Особливу обережність рекомендується виявляти при лікуванні тяжких нападів бронхіальної астми, оскільки в цих випадках гіпокаліємія може посилюватися внаслідок одночасного застосування похідних ксантину, глюкокортикостероїдів, діуретиків, а також внаслідок гіпоксії. У таких ситуаціях необхідно контролювати рівень калію у сироватці крові. Вплив на здатність керувати автомобілем та/або іншими механізмами. Немає даних.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаКраплі - 1 мл: Активні речовини: фенілефрин 2,5 мг, диметиндену малеат 0,25 мг; допоміжні речовини: бензалконію хлорид 50% розчин (у перерахунку на бензалконію хлорид) 0,2 мг (0,1 мг), лимонної кислоти моногідрат 2,6 мг, натрію гідрофосфат 4,4 мг, сорбітол 35 мг, лаванди олія 0,2 мг, вода до 1 мл. У флакон темного скла з кришкою-піпеткою, що нагвинчується. Флакон разом з інструкцією по застосуванню поміщають у картонну пачку. На вторинній упаковці допускається наявність контролю першого розтину.Опис лікарської формиПрозорий розчин від безбарвного до слабо-жовтого кольору із слабким запахом лаванди.Фармакотерапевтична групаПротиалергічний засіб комбінований (Н1-гістамінових рецепторів блокатор + альфа-адреноміметик).ФармакокінетикаВіброцил призначений для місцевого застосування, та його активність не залежить від концентрації активних речовин у плазмі крові.ФармакодинамікаВіброцил - комбінований препарат, що містить фенілефрин та диметинден. Фенілефрин - симпатоміметичний засіб, при місцевому застосуванні має помірну судинозвужувальну дію (за рахунок стимуляції альфа1-адренорецепторів, розташованих у венозних судинах слизової оболонки носа), усуває набряк слизової оболонки носа та його придаткових пазух. Диметинден є протиалергічним засобом – антагоністом гістамінових Н1-рецепторів; не знижує активність миготливого епітелію слизової оболонки носа.Показання до застосуванняГострий риніт (в т.ч. нежить при застудних захворюваннях); алергічний риніт (у т.ч. при сінній лихоманці); вазомоторний риніт; хронічний риніт; гострий та хронічний синусит; гострий середній отит (як допоміжний метод лікування). Підготовка до хірургічних втручань в області носа та усунення набряку слизової оболонки носа та придаткових пазух після хірургічних втручань у цій галузі.Протипоказання до застосуванняПідвищена чутливість до фенілефрину, диметиндену малеату або до інших компонентів препарату. Атрофічний риніт (зокрема, зі смердючим відокремленим – озена). Прийом інгібіторів МАО (одночасно або попередні 14 днів). Закритокутова глаукома. Дитячий вік до 1 року. З обережністю: Серцево-судинні захворювання (артеріальна гіпертензія, аритмії, генералізований атеросклероз), гіпертиреоз, аденома передміхурової залози, цукровий діабет, обструкція шийки сечового міхура (наприклад, внаслідок гіпертрофії передміхурової залози), епілепсія. Як і в разі застосування будь-яких місцевих судинозвужувальних засобів, слід дотримуватися обережності при призначенні препарату Віброцил пацієнтам з вираженими реакціями на симпатоміметики, що виявляються у вигляді безсоння, запаморочення, тремору, серцевої аритмії або підвищення артеріального тиску.Вагітність та лактаціяВраховуючи можливу системну судинозвужувальну дію фенілефрину, Віброцил не рекомендується застосовувати під час вагітності та годування груддю.Побічна діяКласифікація частоти виникнення побічних ефектів: дуже часто >1/10; часто від >1/100 до 1/1000 до 1/10000 до З боку дихальної системи - Рідко: дискомфорт у носі, сухість у носі, носова кровотеча. Місцеві реакції - Рідко: печіння у сфері нанесення. Якщо будь-які вказані в інструкції побічні ефекти посилюються, або Ви помітили будь-які інші побічні ефекти, не вказані в інструкції, повідомте про це лікаря.Взаємодія з лікарськими засобамиФенілефрин (як і інші судинозвужувальні засоби) протипоказаний хворим, які отримують інгібітори МАО в даний час або отримували їх протягом 2 попередніх тижнів. Не слід призначати препарат одночасно з три- та тетрациклічними антидепресантами, бета-адреноблокаторами.Спосіб застосування та дозиДітям віком до 1 року: протипоказано. Дітям віком від 1 до 6 років (під наглядом дорослих): по 1-2 краплі в кожний носовий хід 3-4 рази на день. Дітям віком від 6 до 12 років (під наглядом дорослих): по 3-4 краплі в кожну ніздрю 3-4 рази на день. Підліткам віком від 12 років і дорослим: по 3-4 краплі в кожний носовий хід 3-4 рази на день. Перед застосуванням рекомендується ретельно очистити носові ходи; закопують у ніс, закинувши голову. Це положення голови зберігають протягом кількох хвилин. Препарат не слід застосовувати безперервно понад 7 днів. Якщо симптоми не минають, слід проконсультуватися з лікарем.ПередозуванняПередозування препаратом Віброцил може викликати симпатоміметичні ефекти, наприклад, прискорене серцебиття, передчасне скорочення шлуночків серця, головний біль в області потилиці, тремор, відчуття втоми, підвищення артеріального тиску, емоційне збудження, безсоння, блідість шкірних покривів. Препарат також може викликати легкий седативний ефект, запаморочення, відчуття болю у шлунку, нудоту, блювання. Лікування: застосування активованого вугілля, проносного у дітей молодшого віку; у дорослих та дітей старше 6 років – прийом великої кількості рідини. Специфічного антидоту немає. Підвищений артеріальний тиск, спричинений фенілефрином, можна усунути за допомогою застосування альфа-адреноблокаторів.Запобіжні заходи та особливі вказівкиВіброцил не слід застосовувати безперервно протягом 7 днів без консультації з лікарем. Тривале або надмірне застосування препарату може спричинити тахіфілаксію та ефект "рикошету", пов'язаний з повторним розвитком закладеності носа (медикаментозний риніт), призвести до розвитку системної судинозвужувальної дії. Не слід перевищувати рекомендовані дози препарату Віброцил! В іншому випадку можливий розвиток проявів системної дії препарату, особливо у дітей та пацієнтів похилого віку. У дітей віком до 6 років застосовують тільки краплі в ніс. Віброцил не чинить седативної дії (не впливає на швидкість психомоторних реакцій). Вплив на здатність до керування автотранспортом та управління механізмами Не впливає.Умови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаНа 1 мл: Активні речовини: фенілефрин 2.5 мг, диметиндену малеат 0.25 мг. Допоміжні речовини: бензалконію хлорид 50% розчин (у перерахунку на бензалконію хлорид) – 0.2 мг (0.1 мг), лимонної кислоти моногідрат – 2.6 мг, натрію гідрофосфат – 4.4 мг, сорбітол – 35 мг, олія лаванди. 1мл.Опис лікарської формиКраплі назальні як прозорого розчину від безбарвного до слабо-жовтого кольору, зі слабким запахом лаванди.ХарактеристикаПротиалергічний засіб (H1-гістамінових рецепторів блокатор + альфа-адреноміметик)Фармакотерапевтична групаВіброцил® - комбінований препарат, що містить фенілефрин та диметинден. Фенілефрин - симпатоміметик, при місцевому застосуванні має помірну судинозвужувальну дію (за рахунок стимуляції α1-адренорецепторів, розташованих у венозних судинах слизової оболонки носа), усуває набряк слизової оболонки носа та його придаткових пазух. Диметинден є протиалергічним засобом – антагоністом гістамінових H1-рецепторів; не знижує активність миготливого епітелію слизової оболонки носа.ФармакокінетикаВіброцил® призначений для місцевого застосування та його активність не залежить від концентрації активних речовин у плазмі крові.ІнструкціяДітям віком до 1 року: протипоказано. Дітям віком від 1 до 6 років (під наглядом дорослих): по 1-2 краплі в кожний носовий хід 3-4 рази на добу. Дітям віком від 6 до 12 років (під наглядом дорослих): по 3-4 краплі в кожну ніздрю 3-4 рази на добу. Підліткам старше 12 років і дорослим: по 3-4 краплі в кожний носовий хід 3-4 рази на добу. Перед застосуванням рекомендується ретельно очистити носові ходи; закопують у ніс, закинувши голову. Це положення голови зберігають протягом кількох хвилин. Препарат не слід застосовувати безперервно понад 7 днів. Якщо симптоми не минають, слід проконсультуватися з лікарем.Показання до застосуваннягострий риніт (у т.ч. при застудних захворюваннях); алергічний риніт (у т.ч. при сінній лихоманці); вазомоторний риніт; хронічний риніт; гострий та хронічний синусит; гострий середній отит (як допоміжний засіб); підготовка до хірургічних втручань в області носа та усунення набряку слизової оболонки носа та придаткових пазух після хірургічного втручання у цій галузі.Протипоказання до застосуванняатрофічний риніт (в т.ч. зі смердючим відокремленим - озена); одночасний прийом інгібіторів МАО та період до 14 днів після їх відміни; закритокутова глаукома; дитячий вік до 1 року; підвищена чутливість до фенілефрину, диметиндену малеату або до інших компонентів препарату.Вагітність та лактаціяВраховуючи можливу системну судинозвужувальну дію, Віброцил® не рекомендується застосовувати при вагітності та в період лактації (грудного вигодовування).Побічна діяВизначення частоти побічних ефектів (ВООЗ): дуже часто (>1/10), часто (від >1/100 до 1/1000 до 1/10 000 до З боку дихальної системи: рідко – дискомфорт у ділянці носа, сухість у носі, носова кровотеча Місцеві реакції: рідко - печіння в області нанесення Якщо будь-які з вищевказаних побічних ефектів посилюються, або пацієнт помітив будь-які інші побічні ефекти, він повинен повідомити про це лікаря.Взаємодія з лікарськими засобамиФенілефрин (як і інші судинозвужувальні засоби) протипоказаний хворим, які отримують інгібітори МАО в даний час або отримували їх протягом 2 попередніх тижнів. Не слід призначати одночасно препарат з три- та тетрациклічними антидепресантами, бета-адреноблокаторами.ПередозуванняПередозування препаратом Віброцил може викликати симпатоміметичні ефекти, наприклад, прискорене серцебиття, передчасне скорочення шлуночків серця, головний біль в області потилиці, тремор, відчуття втоми, підвищення АТ, емоційне збудження, безсоння, блідість шкірних покривів. Препарат також може викликати легкий седативний ефект, запаморочення, відчуття болю у шлунку, нудоту, блювання. Лікування: застосування активованого вугілля, проносного у дітей молодшого віку; у дорослих та дітей старше 6 років – прийом великої кількості рідини. Специфічного антидоту немає. Підвищений АТ, спричинений фенілефрином, можна усунути за допомогою застосування альфа-адреноблокаторів.Запобіжні заходи та особливі вказівкиСерцево-судинні захворювання (артеріальна гіпертензія, аритмії, генералізований атеросклероз), гіпертиреоз, аденома передміхурової залози, цукровий діабет, обструкція шийки сечового міхура (наприклад, внаслідок гіпертрофії передміхурової залози), епілепсія. Як і у разі застосування будь-яких місцевих судинозвужувальних засобів, слід бути обережним при призначенні препарату. Віброцил пацієнтам з вираженими реакціями на симпатоміметики, що виявляються у вигляді безсоння, запаморочення, тремору, серцевої аритмії або підвищення артеріального тиску.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
440,00 грн
399,00 грн
Склад, форма випуску та упаковка100 г препарату містять: Діюча речовина: 1,16 г диклофенаку діетіламіну, що відповідає 1 г диклофенаку натрію. Допоміжні речовини: карбомери (карбопол 974 Р) 1,20 г, макрогола цетостеарат (цетомакрогол 1000) 2,00 г, кокоїл каприлокапрат (цетіол LC) 2,50 г, діетиламін 0,90 г, ізопропанол 20 2,50 г, ароматичний крем 45 (містить бензилбензоат) 0,10 г, пропіленгліколь 5,00 г, вода 64,64 г.Опис лікарської формиОднорідний кремоподібний гель, колір від білого до жовтуватого.ХарактеристикаВольтарен Емульгель 1% - протизапальний препарат, що має виражені аналгетичні та протизапальні властивості, проникає глибоко під шкіру, діючи і на біль, і на її причину – запалення*. Призначений при болю в суглобах, спині, м'язах, а також запаленні та набряклості м'яких тканин та суглобах. Voltaren Емульгель має потрійну дію*: проти болю проти запалення для прискорення одужання ** * Інструкція з медичного застосування препарату Вольтарен Емульгель РУ № П N016030/01 від 09.09.2009 ** Границя. М'язово-скелетні розлади. 2013, 14:250. Порівняно з використанням плацебо.Фармакотерапевтична групаНПЗПФармакокінетикаАбсорбція _x000D_ Кількість диклофенаку, що всмоктується через шкіру, пропорційно площі оброблюваної поверхні і залежить як від сумарної дози препарату, що наноситься, так і від ступеня гідратації шкіри. Після нанесення 2,5 г Вольтарен Емульгель на ділянку шкіри площею 500 см2 абсорбція становить близько 6% від нанесеної дози диклофенаку в порівнянні з таблетками Вольтарена. Розподіл 99,7% диклофенаку зв'язується з білками плазми, головним чином, із альбумінами (99,4%). Вимірювалася концентрація диклофенаку в плазмі, синовіальній оболонці та синовіальній рідині при нанесенні препарату на ділянку ураженого суглоба. Максимальні концентрації в плазмі були приблизно в 100 разів нижчими, ніж після перорального введення такої ж кількості диклофенаку. Диклофенак накопичується в шкірних покривах, які відіграють роль резервуара,здійснює вивільнення активної речовини у тканині. При нанесенні на область ураженого суглоба концентрація синовіальної рідини вища, ніж у плазмі. Диклофенак переважно розподіляється і затримується глибоко в тканинах, схильних до запалення (таких як суглоби), а не в кровотоку. Концентрація диклофенаку в тканинах до 20 разів вища, ніж у плазмі. Метаболізм Метаболізм диклофенаку здійснюється частково шляхом глюкуронізації незміненої молекули, але переважно за допомогою одноразового та багаторазового гідроксилювання. Більшість диклофенаку та його метаболітів виводиться із сечею. Загальний системний плазмовий кліренс диклофенаку становить 263±56 мл/хв. Кінцевий період напіввиведення становить 1-2 години. Період напіввиведення метаболітів, включаючи два фармакологічно активні, також нетривалий і становить 1-3 години.Один з метаболітів (3'-гідрокси-4'-метоксидиклофенак) має більш тривалий період напіввиведення, однак цей метаболіт повністю неактивний. Пацієнти з нирковою та печінковою недостатністю Накопичення диклофенаку та його метаболітів не очікується у пацієнтів, які страждають від ниркової недостатності. У пацієнтів з хронічним гепатитом або недекомпенсованим цирозом печінки кінетика та метаболізм диклофенаку такі ж, як у пацієнтів без захворювань печінки.У пацієнтів з хронічним гепатитом або недекомпенсованим цирозом печінки кінетика та метаболізм диклофенаку такі ж, як у пацієнтів без захворювань печінки.У пацієнтів з хронічним гепатитом або недекомпенсованим цирозом печінки кінетика та метаболізм диклофенаку такі ж, як у пацієнтів без захворювань печінки.ФармакодинамікаАктивний компонент диклофенак - нестероїдний протизапальний препарат, що володіє вираженими аналгетичними, протизапальними та жарознижувальними властивостями. Невибірково пригнічуючи циклооксигеназу 1 та 2 типу, порушує метаболізм арахідонової кислоти. Вольтарен Емульгель використовується для усунення больового синдрому та зменшення набряклості, пов'язаної із запальним процесом. Завдяки своїй водно-спиртовій основі Вольтарен Емульгель має заспокійливий та охолодний ефект.Показання до застосуванняБолі у спині при запальних та дегенеративних захворюваннях хребта (радикуліт, остеоартроз, люмбаго, ішіас) _x000D_ - болі в суглобах (суглоби пальців рук, колінні та ін.) при остеоартрозі _x000D_ - болі в м'язах (внаслідок розтягувань, перенапруження, ударів, травм) _x000D_ - запалення та набряклість м'яких тканин та суглобів внаслідок травм та при ревматичних захворюваннях (тендовагініт, бурсит, ураження періартикулярних тканин)Протипоказання до застосуванняПідвищена чутливість до диклофенака або інших компонентів препарату; схильність до виникнення нападів бронхіальної астми, набряку Квінке, кропив'янки або гострих ринітів при застосуванні ацетилсаліцилової кислоти або інших нестероїдних протизапальних засобів; вагітність (III триместр), грудне вигодовування; дитячий вік (до 12 років); порушення цілісності шкірних покровів у передбачуваному місці нанесення.Вагітність та лактаціяУ зв'язку з відсутністю даних щодо застосування Вольтарен Емульгель у вагітних, використання препарату протягом I та II триместру вагітності рекомендується лише за призначенням лікаря, зіставляючи користь для матері та ризик для плода. Препарат протипоказаний у III триместрі вагітності у зв'язку з можливістю зниження тонусу матки, порушення функції нирок плода з подальшим розвитком маловоддя та/або передчасного закриття артеріальної протоки плода. У зв'язку з відсутністю даних про проникнення Вольтарен Емульгель у грудне молоко, застосування препарату під час грудного вигодовування рекомендується лише за призначенням лікаря, зіставляючи користь для матері та ризик для плода. Якщо все ж таки необхідне використання препарату, то його не слід наносити на молочні залози або на велику поверхню шкіри і не застосовувати довго.Дані щодо застосування Вольтарен Емульгель та його впливу на фертильність у людини відсутні.Побічна діяКласифікація частоти виникнення побічних реакцій: дуже часто (≥1/10); часто (≥1/100, _x000D_ Інфекційні та паразитарні захворювання: Дуже рідко: пустульозний висип. Порушення з боку імунної системи: Дуже рідко: реакції гіперчутливості (включаючи кропив'янку), ангіоневротичний набряк. _x000D_ Порушення з боку дихальної системи, органів грудної клітки та середостіння: Дуже рідко: бронхіальна астма. _x000D_ Порушення з боку шкіри та підшкірних тканин: Часто: дерматит (включаючи контактний дерматит), висип, еритема, екзема, свербіж. Рідко: бульозний дерматит. Дуже рідко: реакції фотосенсибілізації. _x000D_ Якщо будь-які вказані в інструкції побічні ефекти посилюються, або Ви помітили будь-які інші побічні ефекти, не вказані в інструкції, повідомте про це лікаря.Взаємодія з лікарськими засобамиВольтарен Емульгель може посилювати дію препаратів, що спричиняють фотосенсибілізацію. Клінічно значущої взаємодії з іншими лікарськими засобами не описано.Спосіб застосування та дозиЗовнішньо. Дорослим та дітям старше 12 років препарат наносять на шкіру 3-4 рази на день і злегка втирають. Необхідна кількість препарату залежить від розміру болючої зони. Разова доза препарату - 2-4 г (що за обсягом можна порівняти відповідно до розміру вишні або волоського горіха) достатня для обробки зони площею 400-800 см2. Якщо руки є зоною локалізації болю, після нанесення препарату руки необхідно вимити. Тривалість лікування залежить від показань і ефекту, що відзначається (для посилення ефекту гель можна застосовувати разом з іншими лікарськими формами Вольтарена). Якщо через 7 днів застосування терапевтичний ефект не спостерігається або стан погіршується, слід звернутися до лікаря. Продукт не слід застосовувати більше 14 днів при посттравматичних запаленнях та ревматичних захворюваннях м'яких тканин. Ламіновані туби:для видалення захисної мембрани слід застосовувати кришку, що нагвинчується, як ключ (поглиблення з виступами із зовнішнього боку кришки). Поєднайте заглиблення на зовнішній стороні кришки з фігурною захисною мембраною туби та поверніть. Мембрана має відокремитися від туби. Ламіновані туби можуть мати як звичайну кришку (круглої форми), так і інноваційну кришку (трикутної форми), яка є особливо зручною для використання при обмеженій рухливості суглобів рук внаслідок остеоартрозу або інших захворювань суглобів або травм, а також кришку-аплікатор.Ламіновані туби можуть мати як звичайну кришку (круглої форми), так і інноваційну кришку (трикутної форми), яка є особливо зручною для використання при обмеженій рухливості суглобів рук внаслідок остеоартрозу або інших захворювань суглобів або травм, а також кришку-аплікатор.Ламіновані туби можуть мати як звичайну кришку (круглої форми), так і інноваційну кришку (трикутної форми), яка є особливо зручною для використання при обмеженій рухливості суглобів рук внаслідок остеоартрозу або інших захворювань суглобів або травм, а також кришку-аплікатор. _x000D_ Алюмінієві туби: перед першим використанням слід проколоти захисну мембрану туби за допомогою спеціального виступу на зовнішній стороні поліпропіленової кришки, що нагвинчується. Алюмінієві флакони Препарат наносять на шкіру 3-4 рази на день. Розпорошують 3-6 секунд на хворобливу зону, злегка втирають у шкіру, поки розчин повністю не вбереться. Необхідна кількість препарату залежить від розміру болючої зони. Якщо руки не є зоною локалізації болю, після нанесення препарату необхідно вимити рукиПередозуванняВкрай низька системна абсорбція активних компонентів препарату при зовнішньому застосуванні робить передозування практично неможливим. Однак при випадковому прийомі внутрішньо 100 г гелю, еквівалентного 1 г диклофенаку натрію, можливий розвиток системних побічних реакцій. Лікування при випадковому внутрішньому прийомі: промивання шлунка, індукція блювання, активоване вугілля, симптоматична терапія. Гемодіаліз неефективний через високий рівень зв'язування з білками диклофенаку (близько 99%)Запобіжні заходи та особливі вказівкиПечінкова порфірія (загострення), ерозивно-виразкові ураження шлунково-кишкового тракту, тяжкі порушення функції печінки та нирок, хронічна серцева недостатність, бронхіальна астма, літній вік, вагітність (І та ІІ триместр).Умови відпустки з аптекБез рецептаВідео на цю тему
607,00 грн
571,00 грн
Склад, форма випуску та упаковкаГель - 100 г. Активна речовина: 1,16 г диклофенаку діетіламіну, що відповідає 1 г диклофенаку натрію; Допоміжні речовини: карбомери (карбопол 974 Р) 1,20 г, макрогола цетостеарат (цетомакрогол 1000) 2,00 г, кокоїл каприлокапрат (цетіол LC) 2,50 г, діетиламін 0,90 г, ізопропанол 20 2,50 г, ароматичний крем 45 (містить бензилбензоат) 0,10 г, пропіленгліколь 5,00 г, вода 64,64 г. По 10 г, 20 г, 30 г, 50 г, 60 г, 75 г, 100 г, 120 г, 150 г або 180 г в алюмінієвій тубі, забезпеченій захисною мембраною з алюмінію, з пластмасовою кришкою, що нагвинчується (білого або синього кольору) , що має виступ для перфорації мембрани із зовнішнього боку. Тубу разом з інструкцією із застосування поміщають у картонну пачку. По 10 г, 20 г, 30 г, 50 г, 60 г, 75 г, 100 г, 120 г, 150 г або 180 г у ламінованій тубі (поліетилен низької щільності, алюміній, поліетилен високої щільності) з плечем та цільнолитою фігурною мембраною з поліетилену високої щільності і поліпропіленовою кришкою, що накручується (білого або синього кольору), круглої або трикутної форми. Кришка із зовнішнього боку має ключ (поглиблення з виступами) для розкриття захисної мембрани туби. Тубу разом з інструкцією із застосування поміщають у картонну пачку. По 75 мл або 100 мл в алюмінієвому флаконі (близько 73 г і 97 г відповідно), що знаходиться під тиском, з пластиковим дозуючим пристроєм на поліетиленовому кільці і захисною кришкою. Флакон разом з інструкцією із застосування поміщають у картонну пачку.Опис лікарської формиОднорідний кремоподібний гель, колір від білого до жовтуватого.Фармакотерапевтична групаНестероїдний протизапальний препарат.ФармакокінетикаПри способі нанесення препарату, що рекомендується, абсорбується не більше 6% диклофенаку. При нанесенні на область ураженого суглоба концентрація у синовіальній рідині вища, ніж у плазмі. Диклофенак переважно розподіляється і затримується глибоко в тканинах, схильних до запалення, таких як суглоби, де його концентрація в 20 разів вище, ніж у плазмі.ФармакодинамікаАктивний компонент диклофенак – нестероїдний протизапальний препарат, що володіє вираженими аналгетичними та протизапальними властивостями. Невибірково пригнічуючи циклооксигеназу 1 та 2 типу, порушує метаболізм арахідонової кислоти. Вольтарен® Емульгель® використовується для усунення больового синдрому та зменшення набряклості, пов'язаної із запальним процесом. Завдяки своїй водно-спиртовій основі Вольтарен® Емульгель® має заспокійливий та охолодний ефект.Показання до застосуванняБолі у спині при запальних та дегенеративних захворюваннях хребта (радикуліт, остеоартроз, люмбаго, ішіас); біль у суглобах (суглоби пальців рук, колінні та ін.) при остеоартрозі; біль у м'язах (внаслідок розтягувань, перенапруг, забій, травм); запалення та набряклість м'яких тканин та суглобів внаслідок травм та при ревматичних захворюваннях (тендовагініт, бурсит, ураження періартикулярних тканин).Протипоказання до застосуванняПідвищена чутливість до диклофенака або інших компонентів препарату; схильність до виникнення нападів бронхіальної астми, шкірних висипань або гострих ринітів при застосуванні ацетилсаліцилової кислоти або інших нестероїдних протизапальних засобів; вагітність (III триместр), грудне вигодовування; дитячий вік (до 12 років); порушення цілісності шкірних покровів у передбачуваному місці нанесення. З обережністю: печінкова порфірія (загострення), ерозивно-виразкові ураження шлунково-кишкового тракту, тяжкі порушення функції печінки та нирок, хронічна серцева недостатність, бронхіальна астма, літній вік, вагітність (І та ІІ триместр).Вагітність та лактаціяУ зв'язку з відсутністю даних щодо застосування Вольтарен® Емульгель® у вагітних, використання препарату протягом I та II триместру вагітності рекомендується лише за призначенням лікаря, зіставляючи користь для матері та ризик для плода. Препарат протипоказаний у III триместрі вагітності у зв'язку з можливістю зниження тонусу матки, порушення функції нирок плода з подальшим розвитком маловоддя та/або передчасного закриття артеріальної протоки плода. У зв'язку з відсутністю даних про проникнення Вольтарен® Емульгель® у грудне молоко препарат не рекомендується застосовувати під час грудного вигодовування. Якщо все ж таки необхідне використання препарату, то його не слід наносити на молочні залози або на велику поверхню шкіри і не застосовувати довго. Дані щодо застосування Вольтарен® Емульгель® та його впливу на фертильність у людини відсутні.Побічна діяКласифікація частоти виникнення побічних реакцій: дуже часто (≥1/10); часто (≥1/100, Інфекційні та паразитарні захворювання - Дуже рідко: пустульозний висип. Порушення з боку імунної системи - Дуже рідко: реакції гіперчутливості (включаючи кропив'янку), ангіоневротичний набряк. Порушення з боку дихальної системи, органів грудної клітки та середостіння - Дуже рідко: астма. Порушення з боку шкіри та підшкірних тканин - Часто: дерматит (включаючи контактний дерматит), висип, еритема, екзема, свербіж; Рідко: бульозний дерматит; Дуже рідко: реакції фотосенсибілізації. Якщо будь-які вказані в інструкції побічні ефекти посилюються, або Ви помітили будь-які інші побічні ефекти, не вказані в інструкції, повідомте про це лікаря.Взаємодія з лікарськими засобамиВольтарен® Емульгель® може посилювати дію препаратів, що спричиняють фотосенсибілізацію. Клінічно значущої взаємодії з іншими лікарськими засобами не описано.Спосіб застосування та дозиЗовнішньо. Дорослим та дітям старше 12 років препарат наносять на шкіру 3-4 рази на день і злегка втирають. Необхідна кількість препарату залежить від розміру болючої зони. Разова доза препарату - 2-4 г (що за обсягом можна порівняти відповідно з розміром вишні або волоського горіха). Після нанесення препарату руки необхідно вимити. Тривалість лікування залежить від показань і ефекту, що відзначається (для посилення ефекту гель можна застосовувати разом з іншими лікарськими формами Вольтарена®). Проконсультуватися з лікарем через 2 тижні за відсутності терапевтичного ефекту. Ламіновані туби: для видалення захисної мембрани слід використовувати кришку, що нагвинчується, як ключ (поглиблення з виступами із зовнішнього боку кришки). Поєднайте заглиблення на зовнішній стороні кришки з фігурною захисною мембраною туби та поверніть. Мембрана має відокремитися від туби. Ламіновані туби можуть мати як звичайну кришку (круглої форми), так і інноваційну кришку (трикутної форми), яка є особливо зручною для використання при обмеженій рухливості суглобів рук внаслідок остеоартрозу або інших захворювань суглобів або травм. Алюмінієві туби: перед першим використанням слід проколоти захисну мембрану туби за допомогою спеціального виступу на зовнішній стороні поліпропіленової кришки, що нагвинчується.ПередозуванняВкрай низька системна абсорбція активних компонентів препарату при зовнішньому застосуванні робить передозування практично неможливим. Однак при випадковому застосуванні 100 г гелю, еквівалентного 1000 мг диклофенаку, можлива поява небажаних реакцій, аналогічних побічним реакціям. Перша допомога полягає у промиванні шлунка, прийомі активованого вугілля. При необхідності – стаціонарне лікування.Запобіжні заходи та особливі вказівкиВольтарен® Емульгель® слід наносити лише на неушкоджену шкіру, уникаючи потрапляння на відкриті рани. Після нанесення не слід накладати оклюзійну пов'язку. Не слід допускати попадання препарату в очі та на слизові оболонки. Препарат містить пропіленгліколь і бензилбензоат, які в деяких випадках можуть викликати слабке місцеве шкірне подразнення. Слід припинити лікування у разі розвитку шкірного висипу після нанесення препарату. Вплив на здатність до керування автотранспортом та управління механізмами Не впливає.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
256,00 грн
219,00 грн
Склад, форма випуску та упаковкаГель - 100 г. Активна речовина: 1,16 г диклофенаку діетіламіну, що відповідає 1 г диклофенаку натрію; Допоміжні речовини: карбомери (карбопол 974 Р) 1,20 г, макрогола цетостеарат (цетомакрогол 1000) 2,00 г, кокоїл каприлокапрат (цетіол LC) 2,50 г, діетиламін 0,90 г, ізопропанол 20 2,50 г, ароматичний крем 45 (містить бензилбензоат) 0,10 г, пропіленгліколь 5,00 г, вода 64,64 г. По 10 г, 20 г, 30 г, 50 г, 60 г, 75 г, 100 г, 120 г, 150 г або 180 г в алюмінієвій тубі, забезпеченій захисною мембраною з алюмінію, з пластмасовою кришкою, що нагвинчується (білого або синього кольору) , що має виступ для перфорації мембрани із зовнішнього боку. Тубу разом з інструкцією із застосування поміщають у картонну пачку. По 10 г, 20 г, 30 г, 50 г, 60 г, 75 г, 100 г, 120 г, 150 г або 180 г у ламінованій тубі (поліетилен низької щільності, алюміній, поліетилен високої щільності) з плечем та цільнолитою фігурною мембраною з поліетилену високої щільності і поліпропіленовою кришкою, що накручується (білого або синього кольору), круглої або трикутної форми. Кришка із зовнішнього боку має ключ (поглиблення з виступами) для розкриття захисної мембрани туби. Тубу разом з інструкцією із застосування поміщають у картонну пачку. По 75 мл або 100 мл в алюмінієвому флаконі (близько 73 г і 97 г відповідно), що знаходиться під тиском, з пластиковим дозуючим пристроєм на поліетиленовому кільці і захисною кришкою. Флакон разом з інструкцією із застосування поміщають у картонну пачку.Опис лікарської формиОднорідний кремоподібний гель, колір від білого до жовтуватого.Фармакотерапевтична групаНестероїдний протизапальний препарат.ФармакокінетикаПри способі нанесення препарату, що рекомендується, абсорбується не більше 6% диклофенаку. При нанесенні на область ураженого суглоба концентрація у синовіальній рідині вища, ніж у плазмі. Диклофенак переважно розподіляється і затримується глибоко в тканинах, схильних до запалення, таких як суглоби, де його концентрація в 20 разів вище, ніж у плазмі.ФармакодинамікаАктивний компонент диклофенак – нестероїдний протизапальний препарат, що володіє вираженими аналгетичними та протизапальними властивостями. Невибірково пригнічуючи циклооксигеназу 1 та 2 типу, порушує метаболізм арахідонової кислоти. Вольтарен® Емульгель® використовується для усунення больового синдрому та зменшення набряклості, пов'язаної із запальним процесом. Завдяки своїй водно-спиртовій основі Вольтарен® Емульгель® має заспокійливий та охолодний ефект.Показання до застосуванняБолі у спині при запальних та дегенеративних захворюваннях хребта (радикуліт, остеоартроз, люмбаго, ішіас); біль у суглобах (суглоби пальців рук, колінні та ін.) при остеоартрозі; біль у м'язах (внаслідок розтягувань, перенапруг, забій, травм); запалення та набряклість м'яких тканин та суглобів внаслідок травм та при ревматичних захворюваннях (тендовагініт, бурсит, ураження періартикулярних тканин).Протипоказання до застосуванняПідвищена чутливість до диклофенака або інших компонентів препарату; схильність до виникнення нападів бронхіальної астми, шкірних висипань або гострих ринітів при застосуванні ацетилсаліцилової кислоти або інших нестероїдних протизапальних засобів; вагітність (III триместр), грудне вигодовування; дитячий вік (до 12 років); порушення цілісності шкірних покровів у передбачуваному місці нанесення. З обережністю: печінкова порфірія (загострення), ерозивно-виразкові ураження шлунково-кишкового тракту, тяжкі порушення функції печінки та нирок, хронічна серцева недостатність, бронхіальна астма, літній вік, вагітність (І та ІІ триместр).Вагітність та лактаціяУ зв'язку з відсутністю даних щодо застосування Вольтарен® Емульгель® у вагітних, використання препарату протягом I та II триместру вагітності рекомендується лише за призначенням лікаря, зіставляючи користь для матері та ризик для плода. Препарат протипоказаний у III триместрі вагітності у зв'язку з можливістю зниження тонусу матки, порушення функції нирок плода з подальшим розвитком маловоддя та/або передчасного закриття артеріальної протоки плода. У зв'язку з відсутністю даних про проникнення Вольтарен® Емульгель® у грудне молоко препарат не рекомендується застосовувати під час грудного вигодовування. Якщо все ж таки необхідне використання препарату, то його не слід наносити на молочні залози або на велику поверхню шкіри і не застосовувати довго. Дані щодо застосування Вольтарен® Емульгель® та його впливу на фертильність у людини відсутні.Побічна діяКласифікація частоти виникнення побічних реакцій: дуже часто (≥1/10); часто (≥1/100, Інфекційні та паразитарні захворювання - Дуже рідко: пустульозний висип. Порушення з боку імунної системи - Дуже рідко: реакції гіперчутливості (включаючи кропив'янку), ангіоневротичний набряк. Порушення з боку дихальної системи, органів грудної клітки та середостіння - Дуже рідко: астма. Порушення з боку шкіри та підшкірних тканин - Часто: дерматит (включаючи контактний дерматит), висип, еритема, екзема, свербіж; Рідко: бульозний дерматит; Дуже рідко: реакції фотосенсибілізації. Якщо будь-які вказані в інструкції побічні ефекти посилюються, або Ви помітили будь-які інші побічні ефекти, не вказані в інструкції, повідомте про це лікаря.Взаємодія з лікарськими засобамиВольтарен® Емульгель® може посилювати дію препаратів, що спричиняють фотосенсибілізацію. Клінічно значущої взаємодії з іншими лікарськими засобами не описано.Спосіб застосування та дозиЗовнішньо. Дорослим та дітям старше 12 років препарат наносять на шкіру 3-4 рази на день і злегка втирають. Необхідна кількість препарату залежить від розміру болючої зони. Разова доза препарату - 2-4 г (що за обсягом можна порівняти відповідно з розміром вишні або волоського горіха). Після нанесення препарату руки необхідно вимити. Тривалість лікування залежить від показань і ефекту, що відзначається (для посилення ефекту гель можна застосовувати разом з іншими лікарськими формами Вольтарена®). Проконсультуватися з лікарем через 2 тижні за відсутності терапевтичного ефекту. Ламіновані туби: для видалення захисної мембрани слід використовувати кришку, що нагвинчується, як ключ (поглиблення з виступами із зовнішнього боку кришки). Поєднайте заглиблення на зовнішній стороні кришки з фігурною захисною мембраною туби та поверніть. Мембрана має відокремитися від туби. Ламіновані туби можуть мати як звичайну кришку (круглої форми), так і інноваційну кришку (трикутної форми), яка є особливо зручною для використання при обмеженій рухливості суглобів рук внаслідок остеоартрозу або інших захворювань суглобів або травм. Алюмінієві туби: перед першим використанням слід проколоти захисну мембрану туби за допомогою спеціального виступу на зовнішній стороні поліпропіленової кришки, що нагвинчується.ПередозуванняВкрай низька системна абсорбція активних компонентів препарату при зовнішньому застосуванні робить передозування практично неможливим. Однак при випадковому застосуванні 100 г гелю, еквівалентного 1000 мг диклофенаку, можлива поява небажаних реакцій, аналогічних побічним реакціям. Перша допомога полягає у промиванні шлунка, прийомі активованого вугілля. При необхідності – стаціонарне лікування.Запобіжні заходи та особливі вказівкиВольтарен® Емульгель® слід наносити лише на неушкоджену шкіру, уникаючи потрапляння на відкриті рани. Після нанесення не слід накладати оклюзійну пов'язку. Не слід допускати попадання препарату в очі та на слизові оболонки. Препарат містить пропіленгліколь і бензилбензоат, які в деяких випадках можуть викликати слабке місцеве шкірне подразнення. Слід припинити лікування у разі розвитку шкірного висипу після нанесення препарату. Вплив на здатність до керування автотранспортом та управління механізмами Не впливає.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
311,00 грн
282,00 грн
Склад, форма випуску та упаковкаГель - 100 г. Активна речовина: 1,16 г диклофенаку діетіламіну, що відповідає 1 г диклофенаку натрію; Допоміжні речовини: карбомери (карбопол 974 Р) 1,20 г, макрогола цетостеарат (цетомакрогол 1000) 2,00 г, кокоїл каприлокапрат (цетіол LC) 2,50 г, діетиламін 0,90 г, ізопропанол 20 2,50 г, ароматичний крем 45 (містить бензилбензоат) 0,10 г, пропіленгліколь 5,00 г, вода 64,64 г. По 10 г, 20 г, 30 г, 50 г, 60 г, 75 г, 100 г, 120 г, 150 г або 180 г в алюмінієвій тубі, забезпеченій захисною мембраною з алюмінію, з пластмасовою кришкою, що нагвинчується (білого або синього кольору) , що має виступ для перфорації мембрани із зовнішнього боку. Тубу разом з інструкцією із застосування поміщають у картонну пачку. По 10 г, 20 г, 30 г, 50 г, 60 г, 75 г, 100 г, 120 г, 150 г або 180 г у ламінованій тубі (поліетилен низької щільності, алюміній, поліетилен високої щільності) з плечем та цільнолитою фігурною мембраною з поліетилену високої щільності і поліпропіленовою кришкою, що накручується (білого або синього кольору), круглої або трикутної форми. Кришка із зовнішнього боку має ключ (поглиблення з виступами) для розкриття захисної мембрани туби. Тубу разом з інструкцією із застосування поміщають у картонну пачку. По 75 мл або 100 мл в алюмінієвому флаконі (близько 73 г і 97 г відповідно), що знаходиться під тиском, з пластиковим дозуючим пристроєм на поліетиленовому кільці і захисною кришкою. Флакон разом з інструкцією із застосування поміщають у картонну пачку.Опис лікарської формиОднорідний кремоподібний гель, колір від білого до жовтуватого.Фармакотерапевтична групаНестероїдний протизапальний препарат.ФармакокінетикаПри способі нанесення препарату, що рекомендується, абсорбується не більше 6% диклофенаку. При нанесенні на область ураженого суглоба концентрація у синовіальній рідині вища, ніж у плазмі. Диклофенак переважно розподіляється і затримується глибоко в тканинах, схильних до запалення, таких як суглоби, де його концентрація в 20 разів вище, ніж у плазмі.ФармакодинамікаАктивний компонент диклофенак – нестероїдний протизапальний препарат, що володіє вираженими аналгетичними та протизапальними властивостями. Невибірково пригнічуючи циклооксигеназу 1 та 2 типу, порушує метаболізм арахідонової кислоти. Вольтарен® Емульгель® використовується для усунення больового синдрому та зменшення набряклості, пов'язаної із запальним процесом. Завдяки своїй водно-спиртовій основі Вольтарен® Емульгель® має заспокійливий та охолодний ефект.Показання до застосуванняБолі у спині при запальних та дегенеративних захворюваннях хребта (радикуліт, остеоартроз, люмбаго, ішіас); біль у суглобах (суглоби пальців рук, колінні та ін.) при остеоартрозі; біль у м'язах (внаслідок розтягувань, перенапруг, забій, травм); запалення та набряклість м'яких тканин та суглобів внаслідок травм та при ревматичних захворюваннях (тендовагініт, бурсит, ураження періартикулярних тканин).Протипоказання до застосуванняПідвищена чутливість до диклофенака або інших компонентів препарату; схильність до виникнення нападів бронхіальної астми, шкірних висипань або гострих ринітів при застосуванні ацетилсаліцилової кислоти або інших нестероїдних протизапальних засобів; вагітність (III триместр), грудне вигодовування; дитячий вік (до 12 років); порушення цілісності шкірних покровів у передбачуваному місці нанесення. З обережністю: печінкова порфірія (загострення), ерозивно-виразкові ураження шлунково-кишкового тракту, тяжкі порушення функції печінки та нирок, хронічна серцева недостатність, бронхіальна астма, літній вік, вагітність (І та ІІ триместр).Вагітність та лактаціяУ зв'язку з відсутністю даних щодо застосування Вольтарен® Емульгель® у вагітних, використання препарату протягом I та II триместру вагітності рекомендується лише за призначенням лікаря, зіставляючи користь для матері та ризик для плода. Препарат протипоказаний у III триместрі вагітності у зв'язку з можливістю зниження тонусу матки, порушення функції нирок плода з подальшим розвитком маловоддя та/або передчасного закриття артеріальної протоки плода. У зв'язку з відсутністю даних про проникнення Вольтарен® Емульгель® у грудне молоко препарат не рекомендується застосовувати під час грудного вигодовування. Якщо все ж таки необхідне використання препарату, то його не слід наносити на молочні залози або на велику поверхню шкіри і не застосовувати довго. Дані щодо застосування Вольтарен® Емульгель® та його впливу на фертильність у людини відсутні.Побічна діяКласифікація частоти виникнення побічних реакцій: дуже часто (≥1/10); часто (≥1/100, Інфекційні та паразитарні захворювання - Дуже рідко: пустульозний висип. Порушення з боку імунної системи - Дуже рідко: реакції гіперчутливості (включаючи кропив'янку), ангіоневротичний набряк. Порушення з боку дихальної системи, органів грудної клітки та середостіння - Дуже рідко: астма. Порушення з боку шкіри та підшкірних тканин - Часто: дерматит (включаючи контактний дерматит), висип, еритема, екзема, свербіж; Рідко: бульозний дерматит; Дуже рідко: реакції фотосенсибілізації. Якщо будь-які вказані в інструкції побічні ефекти посилюються, або Ви помітили будь-які інші побічні ефекти, не вказані в інструкції, повідомте про це лікаря.Взаємодія з лікарськими засобамиВольтарен® Емульгель® може посилювати дію препаратів, що спричиняють фотосенсибілізацію. Клінічно значущої взаємодії з іншими лікарськими засобами не описано.Спосіб застосування та дозиЗовнішньо. Дорослим та дітям старше 12 років препарат наносять на шкіру 3-4 рази на день і злегка втирають. Необхідна кількість препарату залежить від розміру болючої зони. Разова доза препарату - 2-4 г (що за обсягом можна порівняти відповідно з розміром вишні або волоського горіха). Після нанесення препарату руки необхідно вимити. Тривалість лікування залежить від показань і ефекту, що відзначається (для посилення ефекту гель можна застосовувати разом з іншими лікарськими формами Вольтарена®). Проконсультуватися з лікарем через 2 тижні за відсутності терапевтичного ефекту. Ламіновані туби: для видалення захисної мембрани слід використовувати кришку, що нагвинчується, як ключ (поглиблення з виступами із зовнішнього боку кришки). Поєднайте заглиблення на зовнішній стороні кришки з фігурною захисною мембраною туби та поверніть. Мембрана має відокремитися від туби. Ламіновані туби можуть мати як звичайну кришку (круглої форми), так і інноваційну кришку (трикутної форми), яка є особливо зручною для використання при обмеженій рухливості суглобів рук внаслідок остеоартрозу або інших захворювань суглобів або травм. Алюмінієві туби: перед першим використанням слід проколоти захисну мембрану туби за допомогою спеціального виступу на зовнішній стороні поліпропіленової кришки, що нагвинчується.ПередозуванняВкрай низька системна абсорбція активних компонентів препарату при зовнішньому застосуванні робить передозування практично неможливим. Однак при випадковому застосуванні 100 г гелю, еквівалентного 1000 мг диклофенаку, можлива поява небажаних реакцій, аналогічних побічним реакціям. Перша допомога полягає у промиванні шлунка, прийомі активованого вугілля. При необхідності – стаціонарне лікування.Запобіжні заходи та особливі вказівкиВольтарен® Емульгель® слід наносити лише на неушкоджену шкіру, уникаючи потрапляння на відкриті рани. Після нанесення не слід накладати оклюзійну пов'язку. Не слід допускати попадання препарату в очі та на слизові оболонки. Препарат містить пропіленгліколь і бензилбензоат, які в деяких випадках можуть викликати слабке місцеве шкірне подразнення. Слід припинити лікування у разі розвитку шкірного висипу після нанесення препарату. Вплив на здатність до керування автотранспортом та управління механізмами Не впливає.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
378,00 грн
342,00 грн
Склад, форма випуску та упаковкаГель - 100 г. Активна речовина: 1,16 г диклофенаку діетіламіну, що відповідає 1 г диклофенаку натрію; Допоміжні речовини: карбомери (карбопол 974 Р) 1,20 г, макрогола цетостеарат (цетомакрогол 1000) 2,00 г, кокоїл каприлокапрат (цетіол LC) 2,50 г, діетиламін 0,90 г, ізопропанол 20 2,50 г, ароматичний крем 45 (містить бензилбензоат) 0,10 г, пропіленгліколь 5,00 г, вода 64,64 г. По 10 г, 20 г, 30 г, 50 г, 60 г, 75 г, 100 г, 120 г, 150 г або 180 г в алюмінієвій тубі, забезпеченій захисною мембраною з алюмінію, з пластмасовою кришкою, що нагвинчується (білого або синього кольору) , що має виступ для перфорації мембрани із зовнішнього боку. Тубу разом з інструкцією із застосування поміщають у картонну пачку. По 10 г, 20 г, 30 г, 50 г, 60 г, 75 г, 100 г, 120 г, 150 г або 180 г у ламінованій тубі (поліетилен низької щільності, алюміній, поліетилен високої щільності) з плечем та цільнолитою фігурною мембраною з поліетилену високої щільності і поліпропіленовою кришкою, що накручується (білого або синього кольору), круглої або трикутної форми. Кришка із зовнішнього боку має ключ (поглиблення з виступами) для розкриття захисної мембрани туби. Тубу разом з інструкцією із застосування поміщають у картонну пачку. По 75 мл або 100 мл в алюмінієвому флаконі (близько 73 г і 97 г відповідно), що знаходиться під тиском, з пластиковим дозуючим пристроєм на поліетиленовому кільці і захисною кришкою. Флакон разом з інструкцією із застосування поміщають у картонну пачку.Опис лікарської формиОднорідний кремоподібний гель, колір від білого до жовтуватого.Фармакотерапевтична групаНестероїдний протизапальний препарат.ФармакокінетикаПри способі нанесення препарату, що рекомендується, абсорбується не більше 6% диклофенаку. При нанесенні на область ураженого суглоба концентрація у синовіальній рідині вища, ніж у плазмі. Диклофенак переважно розподіляється і затримується глибоко в тканинах, схильних до запалення, таких як суглоби, де його концентрація в 20 разів вище, ніж у плазмі.ФармакодинамікаАктивний компонент диклофенак – нестероїдний протизапальний препарат, що володіє вираженими аналгетичними та протизапальними властивостями. Невибірково пригнічуючи циклооксигеназу 1 та 2 типу, порушує метаболізм арахідонової кислоти. Вольтарен® Емульгель® використовується для усунення больового синдрому та зменшення набряклості, пов'язаної із запальним процесом. Завдяки своїй водно-спиртовій основі Вольтарен® Емульгель® має заспокійливий та охолодний ефект.Показання до застосуванняБолі у спині при запальних та дегенеративних захворюваннях хребта (радикуліт, остеоартроз, люмбаго, ішіас); біль у суглобах (суглоби пальців рук, колінні та ін.) при остеоартрозі; біль у м'язах (внаслідок розтягувань, перенапруг, забій, травм); запалення та набряклість м'яких тканин та суглобів внаслідок травм та при ревматичних захворюваннях (тендовагініт, бурсит, ураження періартикулярних тканин).Протипоказання до застосуванняПідвищена чутливість до диклофенака або інших компонентів препарату; схильність до виникнення нападів бронхіальної астми, шкірних висипань або гострих ринітів при застосуванні ацетилсаліцилової кислоти або інших нестероїдних протизапальних засобів; вагітність (III триместр), грудне вигодовування; дитячий вік (до 12 років); порушення цілісності шкірних покровів у передбачуваному місці нанесення. З обережністю: печінкова порфірія (загострення), ерозивно-виразкові ураження шлунково-кишкового тракту, тяжкі порушення функції печінки та нирок, хронічна серцева недостатність, бронхіальна астма, літній вік, вагітність (І та ІІ триместр).Вагітність та лактаціяУ зв'язку з відсутністю даних щодо застосування Вольтарен® Емульгель® у вагітних, використання препарату протягом I та II триместру вагітності рекомендується лише за призначенням лікаря, зіставляючи користь для матері та ризик для плода. Препарат протипоказаний у III триместрі вагітності у зв'язку з можливістю зниження тонусу матки, порушення функції нирок плода з подальшим розвитком маловоддя та/або передчасного закриття артеріальної протоки плода. У зв'язку з відсутністю даних про проникнення Вольтарен® Емульгель® у грудне молоко препарат не рекомендується застосовувати під час грудного вигодовування. Якщо все ж таки необхідне використання препарату, то його не слід наносити на молочні залози або на велику поверхню шкіри і не застосовувати довго. Дані щодо застосування Вольтарен® Емульгель® та його впливу на фертильність у людини відсутні.Побічна діяКласифікація частоти виникнення побічних реакцій: дуже часто (≥1/10); часто (≥1/100, Інфекційні та паразитарні захворювання - Дуже рідко: пустульозний висип. Порушення з боку імунної системи - Дуже рідко: реакції гіперчутливості (включаючи кропив'янку), ангіоневротичний набряк. Порушення з боку дихальної системи, органів грудної клітки та середостіння - Дуже рідко: астма. Порушення з боку шкіри та підшкірних тканин - Часто: дерматит (включаючи контактний дерматит), висип, еритема, екзема, свербіж; Рідко: бульозний дерматит; Дуже рідко: реакції фотосенсибілізації. Якщо будь-які вказані в інструкції побічні ефекти посилюються, або Ви помітили будь-які інші побічні ефекти, не вказані в інструкції, повідомте про це лікаря.Взаємодія з лікарськими засобамиВольтарен® Емульгель® може посилювати дію препаратів, що спричиняють фотосенсибілізацію. Клінічно значущої взаємодії з іншими лікарськими засобами не описано.Спосіб застосування та дозиЗовнішньо. Дорослим та дітям старше 12 років препарат наносять на шкіру 3-4 рази на день і злегка втирають. Необхідна кількість препарату залежить від розміру болючої зони. Разова доза препарату - 2-4 г (що за обсягом можна порівняти відповідно з розміром вишні або волоського горіха). Після нанесення препарату руки необхідно вимити. Тривалість лікування залежить від показань і ефекту, що відзначається (для посилення ефекту гель можна застосовувати разом з іншими лікарськими формами Вольтарена®). Проконсультуватися з лікарем через 2 тижні за відсутності терапевтичного ефекту. Ламіновані туби: для видалення захисної мембрани слід використовувати кришку, що нагвинчується, як ключ (поглиблення з виступами із зовнішнього боку кришки). Поєднайте заглиблення на зовнішній стороні кришки з фігурною захисною мембраною туби та поверніть. Мембрана має відокремитися від туби. Ламіновані туби можуть мати як звичайну кришку (круглої форми), так і інноваційну кришку (трикутної форми), яка є особливо зручною для використання при обмеженій рухливості суглобів рук внаслідок остеоартрозу або інших захворювань суглобів або травм. Алюмінієві туби: перед першим використанням слід проколоти захисну мембрану туби за допомогою спеціального виступу на зовнішній стороні поліпропіленової кришки, що нагвинчується.ПередозуванняВкрай низька системна абсорбція активних компонентів препарату при зовнішньому застосуванні робить передозування практично неможливим. Однак при випадковому застосуванні 100 г гелю, еквівалентного 1000 мг диклофенаку, можлива поява небажаних реакцій, аналогічних побічним реакціям. Перша допомога полягає у промиванні шлунка, прийомі активованого вугілля. При необхідності – стаціонарне лікування.Запобіжні заходи та особливі вказівкиВольтарен® Емульгель® слід наносити лише на неушкоджену шкіру, уникаючи потрапляння на відкриті рани. Після нанесення не слід накладати оклюзійну пов'язку. Не слід допускати попадання препарату в очі та на слизові оболонки. Препарат містить пропіленгліколь і бензилбензоат, які в деяких випадках можуть викликати слабке місцеве шкірне подразнення. Слід припинити лікування у разі розвитку шкірного висипу після нанесення препарату. Вплив на здатність до керування автотранспортом та управління механізмами Не впливає.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
495,00 грн
447,00 грн
Склад, форма випуску та упаковка100 г препарату містять: Активна речовина: 2,32 г диклофенаку діетіламіну, що відповідає 2 г диклофенаку натрію. Допоміжні речовини: карбомери* 1,1 - 1,7 г, цетостеаромакрогол 2,0 г, кокоїл каприлокапрат 2,50 г, діетиламін* 0,89 – 1,37 г, ізопропанол 17,50 г, рідкий парафін 2,50 г , олеїловий спирт 0,75 г, евкаліптовий ароматизатор 0,10 г, пропіленгліколь 5,0 г, бутилгідрокситолуол 0,02 г, вода очищена* 64,22-65,32 г. * при використанні різного виробничого обладнання та різних розмірів серій ( 1000 кг і 2500 кг) кількості карбомерів, діетиленаміну та очищеної води можуть злегка коригуватися в межах зазначених цифр.Опис лікарської формиОднорідний кремоподібний гель від білого до білого із жовтуватим відтінком кольору.ХарактеристикаВольтарен Емульгель 2% - протизапальний препарат, який достатньо наносити кожні 12 годин: вранці та ввечері, щоб відчути його дію*: Використовується для усунення больового синдрому та запалення в суглобах, м'язах та зв'язках травматичного або ревматичного походження. Сприяє зменшенню болю та набряклості, пов'язаної із запальним процесом, збільшуючи рухливість суглобів. Сприяє лікуванню гострого болю у суглобах. Завдяки активній діючій речовині - диклофенак - Вольтарен Емульгель відразу проникає глибоко в суглоб і накопичується, допомагаючи полегшувати біль та запалення. * Інструкція з медичного застосування Вольтарен Емульгель 2% РУ № ЛП-002267 від 04.10.2013Фармакотерапевтична групаНПЗПФармакокінетикаКількість диклофенаку, що всмоктується через шкіру, пропорційно площі оброблюваної поверхні і залежить як від сумарної дози препарату, що наноситься, так і від ступеня гідратації шкіри. Після нанесення на поверхню шкіри площею 400 см2 Вольтарен Емульгель, гель для зовнішнього застосування 2% (2 нанесення на добу), концентрація діючої речовини в плазмі відповідає його концентрації при використанні 1% гелю диклофенаку (4 нанесення на добу). На 7 день відносна біодоступність препарату (відношення AUC) становить 4,5% (для еквівалентної дози натрієвої солі диклофенаку). При носінні вологопроникної пов'язки всмоктування не змінювалося. Вимірювалася концентрація диклофенаку в плазмі, синовіальній оболонці та синовіальній рідині при нанесенні препарату на ділянку ураженого суглоба.Максимальні концентрації в плазмі були приблизно в 100 разів нижчими, ніж після перорального введення такої ж кількості диклофенаку. 99,7% диклофенаку зв'язують білки плазми, головним чином з альбумінами (99,4%). Диклофенак переважно розподіляється і затримується глибоко в тканинах, схильних до запалення, таких як суглоби, де його концентрація в 20 разів вище, ніж у плазмі. Метаболізм диклофенаку здійснюється частково шляхом глюкуронізації незміненої молекули, але переважно за допомогою одноразового та багаторазового гідроксилювання, що призводить до утворення кількох фенольних метаболітів, більшість з яких перетворюється на глюкуронідні кон'югати. Два фенольні метаболіти біологічно активні, але значно меншою мірою, ніж диклофенак. Загальний системний плазмовий кліренс диклофенаку становить 263±56 мл/хв.Кінцевий період напіввиведення становить 1-2 год. Період напіввиведення метаболітів, включаючи два фармакологічно активні, також нетривалий і становить 1-3 год. Один з метаболітів (3'-гідрокси-4'-метоксидиклофенак) має більш тривалий період напіввиведення, однак цей метаболіт повністю неактивний. Більшість диклофенаку та його метаболітів виводиться із сечею.ФармакодинамікаАктивний компонент диклофенак – нестероїдний протизапальний препарат, що володіє вираженими аналгетичними, протизапальними та жарознижувальними властивостями. Невибірково пригнічуючи циклооксигеназу 1 та 2 типів, порушує метаболізм арахідонової кислоти. Вольтарен Емульгель використовується для усунення больового синдрому та запалення в суглобах, м'язах та зв'язках травматичного або ревматичного походження, сприяючи зменшенню болю та набряку, пов'язаного із запальним процесом, збільшуючи рухливість суглобів. Завдяки своїй водно-спиртовій основі Вольтарен Емульгель має заспокійливий та охолодний ефект.Показання до застосуванняБолі у спині при запальних та дегенеративних захворюваннях хребта (радикуліт, остеоартроз, люмбаго, ішіас) _x000D_ - болі в суглобах (суглоби пальців рук, колінні та ін.) при остеоартрозі _x000D_ - болі в м'язах (внаслідок розтягувань, перенапружень, ударів, травм) _x000D_ - Запалення та набряклість м'яких тканин та суглобів внаслідок травм та при ревматичних захворюваннях (тендовагініт, бурсит, ураження періартикулярних тканин, променево-зап'ястковий синдром)Протипоказання до застосуванняПідвищена чутливість до диклофенака або інших компонентів препарату; схильність до виникнення нападів бронхіальної астми, шкірних висипань або гострих ринітів при застосуванні ацетилсаліцилової кислоти або інших нестероїдних протизапальних засобів; вагітність (III триместр), грудне вигодовування; дитячий вік (до 12 років); порушення цілісності шкірних покровів у передбачуваному місці нанесення.Вагітність та лактаціяУ зв'язку з відсутністю даних щодо застосування Вольтарен Емульгель у вагітних, використання препарату протягом I та II триместру вагітності рекомендується лише за призначенням лікаря, зіставляючи користь для матері та ризик для плода. Препарат протипоказаний у III триместрі вагітності у зв'язку з можливістю зниження тонусу матки, порушення функції нирок плода з подальшим розвитком маловоддя та/або передчасного закриття артеріальної протоки плода. У зв'язку з відсутністю даних про проникнення Вольтарен Емульгель у грудне молоко препарат не рекомендується застосовувати під час грудного вигодовування. Якщо все ж таки необхідне використання препарату, то його не слід наносити на молочні залози або на велику поверхню шкіри і не застосовувати довго. Дані щодо застосування Вольтарен Емульгель та його впливу на фертильність у людини відсутні.Побічна діяКласифікація частоти виникнення побічних реакцій: дуже часто (≥1/10); часто (≥1/100, _x000D_ Інфекційні та паразитарні захворювання: Дуже рідко: пустульозний висип. _x000D_ Порушення з боку імунної системи: Дуже рідко: реакції гіперчутливості (включаючи кропив'янку), ангіоневротичний набряк. _x000D_ Порушення з боку дихальної системи, органів грудної клітки та середостіння: Дуже рідко: астма. _x000D_ Порушення з боку шкіри та підшкірних тканин: Часто: дерматит (включаючи контактний дерматит), висип, еритема, екзема, свербіж. Рідко: бульозний дерматит. Дуже рідко: реакції фотосенсибілізації. _x000D_ Якщо будь-які з побічних ефектів посилюються, або Ви помітили будь-які інші побічні ефекти, не зазначені в інструкції, повідомте про це лікаря.Взаємодія з лікарськими засобамиЛікарський препарат може посилювати дію лікарських засобів, що викликають фотосенсибілізацію. Клінічно значущої взаємодії з іншими лікарськими засобами не описано.Спосіб застосування та дозиЗовнішньо. Дорослим та дітям старше 12 років препарат наносять на шкіру 2 рази на добу (кожні 12 годин: бажано вранці та ввечері), злегка втираючи у шкіру. Необхідна кількість препарату залежить від розміру болючої зони. Разова доза препарату - 2 - 4 г (що за обсягом можна порівняти відповідно до розміру вишні або волоського горіха) достатньо для обробки зони площею 400-800 см2. Якщо руки є зоною локалізації болю, то після нанесення препарату їх необхідно вимити. Тривалість лікування залежить від показань і ефекту, що відзначається. Гель не слід застосовувати більше 14 днів при посттравматичних запаленнях та ревматичних захворюваннях м'яких тканин без рекомендації лікаря. Якщо через 7 днів застосування терапевтичний ефект не спостерігається або погіршується, слід звернутися до лікаря.Для видалення захисної мембрани слід застосовувати кришку, що нагвинчується, як ключ (поглиблення з виступами із зовнішнього боку кришки). Поєднайте заглиблення на зовнішній стороні кришки з фігурною захисною мембраною туби та поверніть. Мембрана має відокремитися від туби. Туби можуть мати як звичайну кришку (круглої форми), так і інноваційну кришку (трикутної форми), яка особливо зручна для використання при обмеженій рухливості суглобів рук внаслідок остеоартрозу або інших захворювань суглобів чи травмяка особливо зручна для використання при обмеженій рухливості суглобів рук внаслідок остеоартрозу або інших захворювань суглобів чи травмяка особливо зручна для використання при обмеженій рухливості суглобів рук внаслідок остеоартрозу або інших захворювань суглобів чи травмПередозуванняЗ огляду на низьку системну абсорбцію при нанесенні гелю, передозування малоймовірне. При випадковому прийомі внутрішньо можливий розвиток системних побічних реакцій. Лікування передозування при випадковому внутрішньому прийомі: промивання шлунка, індукція блювання, активоване вугілля, симптоматична терапія. Діаліз і форсований діурез не ефективні через високий рівень зв'язування диклофенаку з білками плазми (близько 99%).Запобіжні заходи та особливі вказівкиПечінкова порфірія (загострення), ерозивно-виразкові ураження шлунково-кишкового тракту, тяжкі порушення функції печінки та нирок, порушення згортання крові (у тому числі гемофілія, подовження часу кровотечі, схильність до кровотеч), хронічна серцева недостатність, бронхіальна астма вагітність (I та II триместр).Умови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаГель - 100 гр. Активна речовина: 2,32 г диклофенаку діетіламіну, що відповідає 2 г диклофенаку натрію; Допоміжні речовини: карбомери* 1,1-1,7 г, цетостеаромакрогол 2,0 г, кокоїл каприлокапрат 2,50 г, діетиламін* 0,89-1,37 г, ізопропанол 17,50 г, рідкий парафін 2,50 г , олеїловий спирт 0,75 г, евкаліптовий ароматизатор 0,10 г, пропіленгліколь 5,0 г, бутилгідрокситолуол 0,02 г, вода очищена * 64,22-65,32 г. * при використанні різного виробничого обладнання та різних розмірів серій (1000 кг та 2500 кг) кількості карбомерів, діетиленаміну та води очищеної можуть злегка коригуватися в межах зазначених цифр. По 20 г, 30 г, 50 г, 60 г, 75 г, 100 г, 120 г, 150 г або 180 г у ламінованій тубі (поліетилен низької щільності, алюміній, поліетилен високої щільності) з плечем і цільнолітною фігурною захисною мембраною з полі високої щільності і поліпропіленової кришкою, що накручується, круглої або трикутної форми. Кришка із зовнішнього боку має ключ (поглиблення з виступами) для розкриття захисної мембрани туби. Тубу разом з інструкцією із застосування поміщають у картонну пачку.Опис лікарської формиОднорідний кремоподібний гель від білого до білого із жовтуватим відтінком кольору.Фармакотерапевтична групаНестероїдний протизапальний препарат.ФармакокінетикаКількість диклофенаку, що всмоктується через шкіру, пропорційно площі оброблюваної поверхні і залежить як від сумарної дози препарату, що наноситься, так і від ступеня гідратації шкіри. Після нанесення на поверхню шкіри площею 400 см2 Вольтарен® Емульгель®, гель для зовнішнього застосування 2% (2 нанесення на добу), концентрація діючої речовини у плазмі відповідає його концентрації при використанні 1% гелю диклофенаку (4 нанесення на добу). На 7 день відносна біодоступність препарату (відношення AUC) становить 4,5% (для еквівалентної дози натрієвої солі диклофенаку). При носінні влагопроникної пов'язки всмоктування не змінювалося. Вимірювалася концентрація диклофенаку в плазмі, синовіальній оболонці та синовіальній рідині при нанесенні препарату на ділянку ураженого суглоба. Максимальні концентрації в плазмі були приблизно в 100 разів нижчими, ніж після перорального введення такої ж кількості диклофенаку. 99,7% диклофенаку зв'язується білками плазми, головним чином альбумінами (99,4%). Диклофенак переважно розподіляється і затримується глибоко в тканинах, схильних до запалення, таких як суглоби, де його концентрація в 20 разів вище, ніж у плазмі. Метаболізм диклофенаку здійснюється частково шляхом глюкуронізації незміненої молекули, але переважно за допомогою одноразового та багаторазового гідроксилювання, що призводить до утворення кількох фенольних метаболітів, більшість з яких перетворюється на глюкуронідні кон'югати. Два фенольні метаболіти біологічно активні, але значно меншою мірою, ніж диклофенак. Загальний системний плазмовий кліренс диклофенаку становить 263±56 мл/хв. Кінцевий період напіввиведення становить 1-2 години. Період напіввиведення метаболітів, включаючи два фармакологічно активні, також нетривалий і становить 1-3 години. повністю неактивний. Більшість диклофенаку та його метаболітів виводиться із сечею.ФармакодинамікаАктивний компонент диклофенак - нестероїдний протизапальний препарат, що володіє вираженими аналгетичними, протизапальними та жарознижувальними властивостями. Невибірково пригнічуючи циклооксигеназу 1 та 2 типів, порушує метаболізм арахідонової кислоти. Вольтарен® Емульгель® використовується для усунення больового синдрому та запалення в суглобах, м'язах та зв'язках травматичного або ревматичного походження, сприяючи зменшенню болю та набряку, пов'язаного із запальним процесом, збільшуючи рухливість суглобів. Завдяки своїй водно-спиртовій основі Вольтарен® Емульгель® має заспокійливий та охолодний ефект.Показання до застосуванняБолі у спині при запальних та дегенеративних захворюваннях хребта (радикуліт, остеоартроз, люмбаго, ішіас). Болі у суглобах (суглоби пальців рук, колінні та ін.) при остеоартрозі. Болі у м'язах (внаслідок розтягувань, перенапруг, забій, травм). Запалення та набряклість м'яких тканин та суглобів внаслідок травм та при ревматичних захворюваннях (тендовагініт, бурсит, ураження періартикулярних тканин, променево-зап'ястковий синдром).Протипоказання до застосуванняПідвищена чутливість до диклофенака або інших компонентів препарату; схильність до виникнення нападів бронхіальної астми, шкірних висипань або гострих ринітів при застосуванні ацетилсаліцилової кислоти або інших нестероїдних протизапальних засобів; вагітність (III триместр), грудне вигодовування; дитячий вік (до 12 років); порушення цілісності шкірних покровів у передбачуваному місці нанесення. З обережністю: печінкова порфірія (загострення), ерозивно-виразкові ураження шлунково-кишкового тракту, тяжкі порушення функції печінки та нирок, порушення згортання крові (у тому числі гемофілія, подовження часу кровотечі, схильність до кровотеч), хронічна серцева недостатність, брон літній вік, вагітність (I та II триместр).Вагітність та лактаціяУ зв'язку з відсутністю даних щодо застосування Вольтарен® Емульгель® у вагітних, використання препарату протягом I та II триместру вагітності рекомендується лише за призначенням лікаря, зіставляючи користь для матері та ризик для плода. Препарат протипоказаний у III триместрі вагітності у зв'язку з можливістю зниження тонусу матки, порушення функції нирок плода з подальшим розвитком маловоддя та/або передчасного закриття артеріальної протоки плода. У зв'язку з відсутністю даних про проникнення Вольтарен Емульгель у грудне молоко препарат не рекомендується застосовувати під час грудного вигодовування. Якщо все ж таки необхідне використання препарату, то його не слід наносити на молочні залози або на велику поверхню шкіри і не застосовувати довго. Дані щодо застосування Вольтарен® Емульгель® та його впливу на фертильність у людини відсутні.Побічна діяКласифікація частоти побічних реакцій: дуже часто (≥ 1/10); часто (≥ 1/100, < 1/10); нечасто (≥ 1/1000, < 1/100); рідко (≥1/10000, <1/1000); дуже рідко ( Інфекційні та паразитарні захворювання -Дуже рідко: пустульозний висип. Порушення з боку імунної системи - Дуже рідко: реакції гіперчутливості (включаючи кропив'янку), ангіоневротичний набряк. Порушення з боку дихальної системи, органів грудної клітки та середостіння - Дуже рідко: астма. Порушення з боку шкіри та підшкірних тканин - Часто: дерматит (включаючи контактний дерматит), висип, еритема, екзема, свербіж; Рідко: бульозний дерматит. Дуже рідко: реакції фотосенсибілізації. Якщо будь-які вказані в інструкції побічні ефекти посилюються, або Ви помітили будь-які інші побічні ефекти, не вказані в інструкції, повідомте про це лікаря.Взаємодія з лікарськими засобамиЛікарський препарат може посилювати дію лікарських засобів, що викликають фотосенсибілізацію. Клінічно значущої взаємодії з іншими лікарськими засобами не описано.Спосіб застосування та дозиЗовнішньо. Дорослим та дітям старше 12 років препарат наносять на шкіру 2 рази на добу (кожні 12 годин: бажано вранці та ввечері), злегка втираючи у шкіру. Необхідна кількість препарату залежить від розміру болючої зони. Разова доза препарату - 2-4 г (що за обсягом можна порівняти відповідно з розміром вишні або волоського горіха) достатньо для обробки зони площею 400-800 см2. Якщо руки є зоною локалізації болю, то після нанесення препарату їх необхідно вимити. Тривалість лікування залежить від показань і ефекту, що відзначається. Гель не слід застосовувати більше 14 днів при посттравматичних запаленнях та ревматичних захворюваннях м'яких тканин без рекомендації лікаря. Якщо через 7 днів застосування терапевтичний ефект не спостерігається або стан погіршується, слід звернутися до лікаря. Для видалення захисної мембрани слід застосовувати кришку, що нагвинчується, як ключ (поглиблення з виступами із зовнішнього боку кришки). Поєднайте заглиблення на зовнішній стороні кришки з фігурною захисною мембраною туби та поверніть. Мембрана має відокремитися від туби.ПередозуванняЗ огляду на низьку системну абсорбцію при нанесенні гелю, передозування малоймовірне. При випадковому прийомі внутрішньо можливий розвиток системних побічних реакцій. Лікування передозування при випадковому внутрішньому прийомі: промивання шлунка, індукція блювання, активоване вугілля, симптоматична терапія. Діаліз і форсований діурез неефективні через високий рівень зв'язування диклофенаку з білками плазми (близько 99%).Запобіжні заходи та особливі вказівкиВольтарен® Емульгель® слід наносити лише на неушкоджену шкіру, уникаючи потрапляння на відкриті рани. Не слід допускати попадання препарату в рот, очі та слизові оболонки. Після нанесення препарату допускається накладання бинтової пов'язки, проте не слід накладати повітронепроникних оклюзійних пов'язок. У разі розвитку після нанесення препарату шкірного висипу його використання необхідно припинити. Препарат містить пропіленгліколь, який у деяких людей може викликати легке місцеве подразнення. У ньому також міститься бутилгідрокситолуол, здатний викликати місцеві шкірні реакції (наприклад, контактний дерматит) або подразнення очей та слизових оболонок. Вплив на здатність до керування автотранспортом та управління механізмами Не впливає.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
561,00 грн
531,00 грн
Склад, форма випуску та упаковкаГель - 100 гр. Активна речовина: 2,32 г диклофенаку діетіламіну, що відповідає 2 г диклофенаку натрію; Допоміжні речовини: карбомери* 1,1-1,7 г, цетостеаромакрогол 2,0 г, кокоїл каприлокапрат 2,50 г, діетиламін* 0,89-1,37 г, ізопропанол 17,50 г, рідкий парафін 2,50 г , олеїловий спирт 0,75 г, евкаліптовий ароматизатор 0,10 г, пропіленгліколь 5,0 г, бутилгідрокситолуол 0,02 г, вода очищена * 64,22-65,32 г. * при використанні різного виробничого обладнання та різних розмірів серій (1000 кг та 2500 кг) кількості карбомерів, діетиленаміну та води очищеної можуть злегка коригуватися в межах зазначених цифр. По 20 г, 30 г, 50 г, 60 г, 75 г, 100 г, 120 г, 150 г або 180 г у ламінованій тубі (поліетилен низької щільності, алюміній, поліетилен високої щільності) з плечем і цільнолітною фігурною захисною мембраною з полі високої щільності і поліпропіленової кришкою, що накручується, круглої або трикутної форми. Кришка із зовнішнього боку має ключ (поглиблення з виступами) для розкриття захисної мембрани туби. Тубу разом з інструкцією із застосування поміщають у картонну пачку.Опис лікарської формиОднорідний кремоподібний гель від білого до білого із жовтуватим відтінком кольору.Фармакотерапевтична групаНестероїдний протизапальний препарат.ФармакокінетикаКількість диклофенаку, що всмоктується через шкіру, пропорційно площі оброблюваної поверхні і залежить як від сумарної дози препарату, що наноситься, так і від ступеня гідратації шкіри. Після нанесення на поверхню шкіри площею 400 см2 Вольтарен® Емульгель®, гель для зовнішнього застосування 2% (2 нанесення на добу), концентрація діючої речовини у плазмі відповідає його концентрації при використанні 1% гелю диклофенаку (4 нанесення на добу). На 7 день відносна біодоступність препарату (відношення AUC) становить 4,5% (для еквівалентної дози натрієвої солі диклофенаку). При носінні влагопроникної пов'язки всмоктування не змінювалося. Вимірювалася концентрація диклофенаку в плазмі, синовіальній оболонці та синовіальній рідині при нанесенні препарату на ділянку ураженого суглоба. Максимальні концентрації в плазмі були приблизно в 100 разів нижчими, ніж після перорального введення такої ж кількості диклофенаку. 99,7% диклофенаку зв'язується білками плазми, головним чином альбумінами (99,4%). Диклофенак переважно розподіляється і затримується глибоко в тканинах, схильних до запалення, таких як суглоби, де його концентрація в 20 разів вище, ніж у плазмі. Метаболізм диклофенаку здійснюється частково шляхом глюкуронізації незміненої молекули, але переважно за допомогою одноразового та багаторазового гідроксилювання, що призводить до утворення кількох фенольних метаболітів, більшість з яких перетворюється на глюкуронідні кон'югати. Два фенольні метаболіти біологічно активні, але значно меншою мірою, ніж диклофенак. Загальний системний плазмовий кліренс диклофенаку становить 263±56 мл/хв. Кінцевий період напіввиведення становить 1-2 години. Період напіввиведення метаболітів, включаючи два фармакологічно активні, також нетривалий і становить 1-3 години. повністю неактивний. Більшість диклофенаку та його метаболітів виводиться із сечею.ФармакодинамікаАктивний компонент диклофенак - нестероїдний протизапальний препарат, що володіє вираженими аналгетичними, протизапальними та жарознижувальними властивостями. Невибірково пригнічуючи циклооксигеназу 1 та 2 типів, порушує метаболізм арахідонової кислоти. Вольтарен® Емульгель® використовується для усунення больового синдрому та запалення в суглобах, м'язах та зв'язках травматичного або ревматичного походження, сприяючи зменшенню болю та набряку, пов'язаного із запальним процесом, збільшуючи рухливість суглобів. Завдяки своїй водно-спиртовій основі Вольтарен® Емульгель® має заспокійливий та охолодний ефект.Показання до застосуванняБолі у спині при запальних та дегенеративних захворюваннях хребта (радикуліт, остеоартроз, люмбаго, ішіас). Болі у суглобах (суглоби пальців рук, колінні та ін.) при остеоартрозі. Болі у м'язах (внаслідок розтягувань, перенапруг, забій, травм). Запалення та набряклість м'яких тканин та суглобів внаслідок травм та при ревматичних захворюваннях (тендовагініт, бурсит, ураження періартикулярних тканин, променево-зап'ястковий синдром).Протипоказання до застосуванняПідвищена чутливість до диклофенака або інших компонентів препарату; схильність до виникнення нападів бронхіальної астми, шкірних висипань або гострих ринітів при застосуванні ацетилсаліцилової кислоти або інших нестероїдних протизапальних засобів; вагітність (III триместр), грудне вигодовування; дитячий вік (до 12 років); порушення цілісності шкірних покровів у передбачуваному місці нанесення. З обережністю: печінкова порфірія (загострення), ерозивно-виразкові ураження шлунково-кишкового тракту, тяжкі порушення функції печінки та нирок, порушення згортання крові (у тому числі гемофілія, подовження часу кровотечі, схильність до кровотеч), хронічна серцева недостатність, брон літній вік, вагітність (I та II триместр).Вагітність та лактаціяУ зв'язку з відсутністю даних щодо застосування Вольтарен® Емульгель® у вагітних, використання препарату протягом I та II триместру вагітності рекомендується лише за призначенням лікаря, зіставляючи користь для матері та ризик для плода. Препарат протипоказаний у III триместрі вагітності у зв'язку з можливістю зниження тонусу матки, порушення функції нирок плода з подальшим розвитком маловоддя та/або передчасного закриття артеріальної протоки плода. У зв'язку з відсутністю даних про проникнення Вольтарен Емульгель у грудне молоко препарат не рекомендується застосовувати під час грудного вигодовування. Якщо все ж таки необхідне використання препарату, то його не слід наносити на молочні залози або на велику поверхню шкіри і не застосовувати довго. Дані щодо застосування Вольтарен® Емульгель® та його впливу на фертильність у людини відсутні.Побічна діяКласифікація частоти виникнення побічних реакцій: дуже часто (≥1/10); часто (≥1/100, Інфекційні та паразитарні захворювання -Дуже рідко: пустульозний висип. Порушення з боку імунної системи - Дуже рідко: реакції гіперчутливості (включаючи кропив'янку), ангіоневротичний набряк. Порушення з боку дихальної системи, органів грудної клітки та середостіння - Дуже рідко: астма. Порушення з боку шкіри та підшкірних тканин - Часто: дерматит (включаючи контактний дерматит), висип, еритема, екзема, свербіж; Рідко: бульозний дерматит. Дуже рідко: реакції фотосенсибілізації. Якщо будь-які вказані в інструкції побічні ефекти посилюються, або Ви помітили будь-які інші побічні ефекти, не вказані в інструкції, повідомте про це лікаря.Взаємодія з лікарськими засобамиЛікарський препарат може посилювати дію лікарських засобів, що викликають фотосенсибілізацію. Клінічно значущої взаємодії з іншими лікарськими засобами не описано.Спосіб застосування та дозиЗовнішньо. Дорослим та дітям старше 12 років препарат наносять на шкіру 2 рази на добу (кожні 12 годин: бажано вранці та ввечері), злегка втираючи у шкіру. Необхідна кількість препарату залежить від розміру болючої зони. Разова доза препарату - 2-4 г (що за обсягом можна порівняти відповідно з розміром вишні або волоського горіха) достатньо для обробки зони площею 400-800 см2. Якщо руки є зоною локалізації болю, то після нанесення препарату їх необхідно вимити. Тривалість лікування залежить від показань і ефекту, що відзначається. Гель не слід застосовувати більше 14 днів при посттравматичних запаленнях та ревматичних захворюваннях м'яких тканин без рекомендації лікаря. Якщо через 7 днів застосування терапевтичний ефект не спостерігається або стан погіршується, слід звернутися до лікаря. Для видалення захисної мембрани слід застосовувати кришку, що нагвинчується, як ключ (поглиблення з виступами із зовнішнього боку кришки). Поєднайте заглиблення на зовнішній стороні кришки з фігурною захисною мембраною туби та поверніть. Мембрана має відокремитися від туби.ПередозуванняЗ огляду на низьку системну абсорбцію при нанесенні гелю, передозування малоймовірне. При випадковому прийомі внутрішньо можливий розвиток системних побічних реакцій. Лікування передозування при випадковому внутрішньому прийомі: промивання шлунка, індукція блювання, активоване вугілля, симптоматична терапія. Діаліз і форсований діурез неефективні через високий рівень зв'язування диклофенаку з білками плазми (близько 99%).Запобіжні заходи та особливі вказівкиВольтарен® Емульгель® слід наносити лише на неушкоджену шкіру, уникаючи потрапляння на відкриті рани. Не слід допускати попадання препарату в рот, очі та слизові оболонки. Після нанесення препарату допускається накладання бинтової пов'язки, проте не слід накладати повітронепроникних оклюзійних пов'язок. У разі розвитку після нанесення препарату шкірного висипу його використання необхідно припинити. Препарат містить пропіленгліколь, який у деяких людей може викликати легке місцеве подразнення. У ньому також міститься бутилгідрокситолуол, здатний викликати місцеві шкірні реакції (наприклад, контактний дерматит) або подразнення очей та слизових оболонок. Вплив на здатність до керування автотранспортом та управління механізмами Не впливає.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
356,00 грн
318,00 грн
Склад, форма випуску та упаковкаГель - 100 гр. Активна речовина: 2,32 г диклофенаку діетіламіну, що відповідає 2 г диклофенаку натрію; Допоміжні речовини: карбомери* 1,1-1,7 г, цетостеаромакрогол 2,0 г, кокоїл каприлокапрат 2,50 г, діетиламін* 0,89-1,37 г, ізопропанол 17,50 г, рідкий парафін 2,50 г , олеїловий спирт 0,75 г, евкаліптовий ароматизатор 0,10 г, пропіленгліколь 5,0 г, бутилгідрокситолуол 0,02 г, вода очищена * 64,22-65,32 г. * при використанні різного виробничого обладнання та різних розмірів серій (1000 кг та 2500 кг) кількості карбомерів, діетиленаміну та води очищеної можуть злегка коригуватися в межах зазначених цифр. По 20 г, 30 г, 50 г, 60 г, 75 г, 100 г, 120 г, 150 г або 180 г у ламінованій тубі (поліетилен низької щільності, алюміній, поліетилен високої щільності) з плечем і цільнолітною фігурною захисною мембраною з полі високої щільності і поліпропіленової кришкою, що накручується, круглої або трикутної форми. Кришка із зовнішнього боку має ключ (поглиблення з виступами) для розкриття захисної мембрани туби. Тубу разом з інструкцією із застосування поміщають у картонну пачку.Опис лікарської формиОднорідний кремоподібний гель від білого до білого із жовтуватим відтінком кольору.Фармакотерапевтична групаНестероїдний протизапальний препарат.ФармакокінетикаКількість диклофенаку, що всмоктується через шкіру, пропорційно площі оброблюваної поверхні і залежить як від сумарної дози препарату, що наноситься, так і від ступеня гідратації шкіри. Після нанесення на поверхню шкіри площею 400 см2 Вольтарен® Емульгель®, гель для зовнішнього застосування 2% (2 нанесення на добу), концентрація діючої речовини у плазмі відповідає його концентрації при використанні 1% гелю диклофенаку (4 нанесення на добу). На 7 день відносна біодоступність препарату (відношення AUC) становить 4,5% (для еквівалентної дози натрієвої солі диклофенаку). При носінні влагопроникної пов'язки всмоктування не змінювалося. Вимірювалася концентрація диклофенаку в плазмі, синовіальній оболонці та синовіальній рідині при нанесенні препарату на ділянку ураженого суглоба. Максимальні концентрації в плазмі були приблизно в 100 разів нижчими, ніж після перорального введення такої ж кількості диклофенаку. 99,7% диклофенаку зв'язується білками плазми, головним чином альбумінами (99,4%). Диклофенак переважно розподіляється і затримується глибоко в тканинах, схильних до запалення, таких як суглоби, де його концентрація в 20 разів вище, ніж у плазмі. Метаболізм диклофенаку здійснюється частково шляхом глюкуронізації незміненої молекули, але переважно за допомогою одноразового та багаторазового гідроксилювання, що призводить до утворення кількох фенольних метаболітів, більшість з яких перетворюється на глюкуронідні кон'югати. Два фенольні метаболіти біологічно активні, але значно меншою мірою, ніж диклофенак. Загальний системний плазмовий кліренс диклофенаку становить 263±56 мл/хв. Кінцевий період напіввиведення становить 1-2 години. Період напіввиведення метаболітів, включаючи два фармакологічно активні, також нетривалий і становить 1-3 години. повністю неактивний. Більшість диклофенаку та його метаболітів виводиться із сечею.ФармакодинамікаАктивний компонент диклофенак - нестероїдний протизапальний препарат, що володіє вираженими аналгетичними, протизапальними та жарознижувальними властивостями. Невибірково пригнічуючи циклооксигеназу 1 та 2 типів, порушує метаболізм арахідонової кислоти. Вольтарен® Емульгель® використовується для усунення больового синдрому та запалення в суглобах, м'язах та зв'язках травматичного або ревматичного походження, сприяючи зменшенню болю та набряку, пов'язаного із запальним процесом, збільшуючи рухливість суглобів. Завдяки своїй водно-спиртовій основі Вольтарен® Емульгель® має заспокійливий та охолодний ефект.Показання до застосуванняБолі у спині при запальних та дегенеративних захворюваннях хребта (радикуліт, остеоартроз, люмбаго, ішіас). Болі у суглобах (суглоби пальців рук, колінні та ін.) при остеоартрозі. Болі у м'язах (внаслідок розтягувань, перенапруг, забій, травм). Запалення та набряклість м'яких тканин та суглобів внаслідок травм та при ревматичних захворюваннях (тендовагініт, бурсит, ураження періартикулярних тканин, променево-зап'ястковий синдром).Протипоказання до застосуванняПідвищена чутливість до диклофенака або інших компонентів препарату; схильність до виникнення нападів бронхіальної астми, шкірних висипань або гострих ринітів при застосуванні ацетилсаліцилової кислоти або інших нестероїдних протизапальних засобів; вагітність (III триместр), грудне вигодовування; дитячий вік (до 12 років); порушення цілісності шкірних покровів у передбачуваному місці нанесення. З обережністю: печінкова порфірія (загострення), ерозивно-виразкові ураження шлунково-кишкового тракту, тяжкі порушення функції печінки та нирок, порушення згортання крові (у тому числі гемофілія, подовження часу кровотечі, схильність до кровотеч), хронічна серцева недостатність, брон літній вік, вагітність (I та II триместр).Вагітність та лактаціяУ зв'язку з відсутністю даних щодо застосування Вольтарен® Емульгель® у вагітних, використання препарату протягом I та II триместру вагітності рекомендується лише за призначенням лікаря, зіставляючи користь для матері та ризик для плода. Препарат протипоказаний у III триместрі вагітності у зв'язку з можливістю зниження тонусу матки, порушення функції нирок плода з подальшим розвитком маловоддя та/або передчасного закриття артеріальної протоки плода. У зв'язку з відсутністю даних про проникнення Вольтарен Емульгель у грудне молоко препарат не рекомендується застосовувати під час грудного вигодовування. Якщо все ж таки необхідне використання препарату, то його не слід наносити на молочні залози або на велику поверхню шкіри і не застосовувати довго. Дані щодо застосування Вольтарен® Емульгель® та його впливу на фертильність у людини відсутні.Побічна діяКласифікація частоти виникнення побічних реакцій: дуже часто (≥1/10); часто (≥1/100, Інфекційні та паразитарні захворювання -Дуже рідко: пустульозний висип. Порушення з боку імунної системи - Дуже рідко: реакції гіперчутливості (включаючи кропив'янку), ангіоневротичний набряк. Порушення з боку дихальної системи, органів грудної клітки та середостіння - Дуже рідко: астма. Порушення з боку шкіри та підшкірних тканин - Часто: дерматит (включаючи контактний дерматит), висип, еритема, екзема, свербіж; Рідко: бульозний дерматит. Дуже рідко: реакції фотосенсибілізації. Якщо будь-які вказані в інструкції побічні ефекти посилюються, або Ви помітили будь-які інші побічні ефекти, не вказані в інструкції, повідомте про це лікаря.Взаємодія з лікарськими засобамиЛікарський препарат може посилювати дію лікарських засобів, що викликають фотосенсибілізацію. Клінічно значущої взаємодії з іншими лікарськими засобами не описано.Спосіб застосування та дозиЗовнішньо. Дорослим та дітям старше 12 років препарат наносять на шкіру 2 рази на добу (кожні 12 годин: бажано вранці та ввечері), злегка втираючи у шкіру. Необхідна кількість препарату залежить від розміру болючої зони. Разова доза препарату - 2-4 г (що за обсягом можна порівняти відповідно з розміром вишні або волоського горіха) достатньо для обробки зони площею 400-800 см2. Якщо руки є зоною локалізації болю, то після нанесення препарату їх необхідно вимити. Тривалість лікування залежить від показань і ефекту, що відзначається. Гель не слід застосовувати більше 14 днів при посттравматичних запаленнях та ревматичних захворюваннях м'яких тканин без рекомендації лікаря. Якщо через 7 днів застосування терапевтичний ефект не спостерігається або стан погіршується, слід звернутися до лікаря. Для видалення захисної мембрани слід застосовувати кришку, що нагвинчується, як ключ (поглиблення з виступами із зовнішнього боку кришки). Поєднайте заглиблення на зовнішній стороні кришки з фігурною захисною мембраною туби та поверніть. Мембрана має відокремитися від туби.ПередозуванняЗ огляду на низьку системну абсорбцію при нанесенні гелю, передозування малоймовірне. При випадковому прийомі внутрішньо можливий розвиток системних побічних реакцій. Лікування передозування при випадковому внутрішньому прийомі: промивання шлунка, індукція блювання, активоване вугілля, симптоматична терапія. Діаліз і форсований діурез неефективні через високий рівень зв'язування диклофенаку з білками плазми (близько 99%).Запобіжні заходи та особливі вказівкиВольтарен® Емульгель® слід наносити лише на неушкоджену шкіру, уникаючи потрапляння на відкриті рани. Не слід допускати попадання препарату в рот, очі та слизові оболонки. Після нанесення препарату допускається накладання бинтової пов'язки, проте не слід накладати повітронепроникних оклюзійних пов'язок. У разі розвитку після нанесення препарату шкірного висипу його використання необхідно припинити. Препарат містить пропіленгліколь, який у деяких людей може викликати легке місцеве подразнення. У ньому також міститься бутилгідрокситолуол, здатний викликати місцеві шкірні реакції (наприклад, контактний дерматит) або подразнення очей та слизових оболонок. Вплив на здатність до керування автотранспортом та управління механізмами Не впливає.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
824,00 грн
777,00 грн
Склад, форма випуску та упаковкаТаблетки, вкриті оболонкою - 1 таб. Активні речовини: ламівудін - 100 мг; допоміжні речовини: целюлоза мікрокристалічна, натрію крохмалю гліколат, магнію стеарат; Склад оболонки: жовтувато-коричневий матеріал для нанесення оболонки YS-1-17307-A (гіпромелоза, титану діоксид, заліза оксид червоний (Е172), заліза оксид жовтий (Е172), макрогол 400, полісорбат 80). У контурній комірковій упаковці 14 шт.; у коробці 1, 2 та 6 упаковок.Опис лікарської формиТаблетки, вкриті оболонкою жовтувато-коричневого кольору, капсулоподібні, двоопуклі, з вигравіруваним написом "GX CG5" з одного боку таблетки.Фармакотерапевтична групаПротивірусне.ФармакокінетикаДобре всмоктується із шлунково-кишкового тракту, біодоступність у дорослих після прийому внутрішньо зазвичай становить 80-85%. При прийомі внутрішньо у терапевтичних дозах (100 мг 1 раз на добу) Cmax досягається приблизно через 1 годину та становить 1,1–1,5 мкг/мл. Прийом їжі знижує Cmax (на 47%) та подовжує Tmax, не змінюючи загальний ступінь абсорбції ламівудину (розрахований на підставі AUC). При внутрішньовенному введенні обсяг розподілу становить у середньому 1,3 л/кг. У терапевтичному діапазоні доз ламівудін має лінійну фармакокінетику і незначною мірою зв'язується з білками плазми. Згідно з обмеженими даними, ламівудін проникає в ЦНС і спинно-мозкову рідину (через 2-4 години після прийому внутрішньо співвідношення концентрацій у спинномозковій рідині і сироватці - приблизно 0,12). Незначно біотрансформується у печінці.Системний кліренс ламівудину становить у середньому близько 0,3 л/год/кг. T1/2 — приблизно 5–7 год. Більшість ламівудину виводиться у незміненому вигляді нирками шляхом клубочкової фільтрації та активної секреції (система транспорту органічних катіонів). На нирковий кліренс припадає близько 70% елімінації ламівудину. Особливі групи пацієнтів У пацієнтів з нирковою недостатністю виведення ламівудину з організму сповільнюється (пацієнтам з Cl креатиніну Пацієнти з печінковою недостатністю (не інфіковані ВІЛ та ВГВ), добре переносять ламівудін. Порушення функції печінки не впливає на фармакокінетику ламівудину, якщо не поєднується з нирковою недостатністю. У літніх пацієнтів вікове зниження функції нирок не істотно впливає на виведення ламівудину при Cl креатиніну вище 50 мл/хв. У жінок на пізніх стадіях вагітності фармакокінетика ламівудину після прийому внутрішньо була подібна до такої у невагітних жінок. Фармакокінетика ламівудину у дітей не відрізняється від такої у дорослих, але кліренс ламівудину, скоригований залежно від маси тіла, вищий, ніж у дорослих, що виявляється у зниженні показника AUC. Найбільш високим кліренс ламівудину є у дітей віком 2 роки і знижується до 12 років, коли його значення стають подібними до таких у дорослих. Рекомендована доза для дітей віком від 2 до 11 років – 2 мг/кг 1 раз на добу (максимально до 100 мг/добу), здатна забезпечити порівнянну з дорослою дозою (100 мг/добу) експозицію ламівудину. Дані з фармакокінетики ламівудину у дітей віком до 2 років нечисленні.ФармакодинамікаМає високу активність щодо вірусу гепатиту В (ВГВ). Як в інфікованих, так і в неінфікованих клітинах ламівудін метаболізується до ламівудину трифосфату, який є активною формою препарату. In vitro період напіврозпаду ламівудину трифосфату в гепатоцитах становить 17-19 год. Ламівудин трифосфат є субстратом для ДНК-полімерази вірусу гепатиту В. Включення ламівудину трифосфату в ланцюжок вірусної ДНК і подальший обрив ланцюга блокують подальше утворення вірусної ДНК. Ламівудин є слабким інгібітором α- та β-ДНК-полімераз ссавців. У дослідженнях щодо визначення можливого впливу на структуру мітохондрій, а також на вміст та функцію ДНК, у ламівудину не було виявлено суттєвих токсичних ефектів. Ламівудин має дуже слабку здатність знижувати вміст мітохондріальної ДНК, не включається, як правило, в ланцюжок мітохондріальної ДНК і не інгібує γ-полімеразу мітохондріальної ДНК. Зефікс® має виражену противірусну активність in vivo і швидко пригнічує реплікацію ВГВ після початку лікування.Показання до застосуванняХронічний гепатит на тлі реплікації вірусу гепатиту В.Протипоказання до застосуванняГіперчутливість до ламівудину або до будь-якого іншого компонента препарату, вагітність (I триместр). З обережністю слід застосовувати при нирковій недостатності, панкреатиті (в т.ч. в анамнезі), периферичній нейропатії, вагітності (II–III триместр), у період лактації, у дитячому віці (до 2 років).Вагітність та лактаціяІснують обмежені дані щодо безпеки застосування ламівудину під час вагітності. Дослідження у вагітних жінок показали, що ламівудін проникає через плаценту. Концентрації ламівудину в сироватці новонароджених у момент народження були такими ж, як у сироватці крові матері та пуповинної крові. Хоча результати досліджень у тварин не завжди є прогностичними для людини, дані досліджень у кроликів дозволяють припускати можливий ризик мимовільного аборту на ранніх термінах вагітності під впливом ламівудину. Застосування ламівудину під час вагітності можливе лише у випадку, коли очікувана користь для матері перевищує можливий ризик для плода. Якщо вагітність настала під час лікування Зефіксом, слід мати на увазі, що після відміни препарату може розвинутися загострення гепатиту В. Після прийому внутрішньо концентрації ламівудину в грудному молоці були подібні до концентрацій його в сироватці (1-8 мкг/мл). Дослідження, проведені у тварин, дозволяють припустити, що ламівудин, що міститься в грудному молоці, не надає токсичної дії на дітей, які перебувають на грудному вигодовуванні. З обережністю слід призначати дітям до 2 років. Дітям віком 12 років та старше препарат призначають у дозі 100 мг 1 раз на добу. Дітям віком від 2 до 11 років – 3 мг/кг 1 раз на добу, але не більше 100 мг на добу.Побічна діяНайбільш типовими побічними ефектами є загальне нездужання та швидка стомлюваність, інфекції дихальних шляхів, головний біль, дискомфорт та біль у животі, нудота, блювання та діарея. Частота змін лабораторних показників у пацієнтів з хронічним гепатитом В подібна до застосування Зефікса® та плацебо; виняток становить більш часте підвищення рівня АЛТ після завершення терапії Зефіксом. Однак істотної відмінності в частоті підвищення рівнів АЛТ, що поєднується з підвищенням рівня білірубіну та/або ознак печінкової недостатності, не виявляється. Невідомо, чи пов'язані ці випадки загострення гепатиту з лікуванням Зефіксом або з особливостями перебігу самого хронічного гепатиту. У пацієнтів з ВІЛ-інфекцією спостерігалися випадки розвитку панкреатиту та периферичної нейропатії (або парестезії), проте зв'язок цих ускладнень з терапією ламівудином не доведений. Не було виявлено значної різниці у частоті цих ускладнень у групах пацієнтів з хронічним гепатитом В, які приймали Зефікс і плацебо. У пацієнтів з ВІЛ-інфекцією, які отримували комбіновану терапію аналогами нуклеозидів, спостерігалися випадки молочно-кислого ацидозу, який зазвичай супроводжувався вираженою гепатомегалією та жировою дистрофією печінки. Є окремі повідомлення про такі ж побічні ефекти у пацієнтів з вірусним гепатитом В та печінковою недостатністю; однак немає даних, що підтверджують зв'язок цих ускладнень із Зефіксом®.Взаємодія з лікарськими засобамиІмовірність метаболічної взаємодії ламівудину з іншими препаратами невисока внаслідок обмеженого метаболізму, незначного ступеня зв'язування з білками плазми та виведення препарату переважно нирками у незміненому вигляді. Слід враховувати можливість взаємодії ламівудину з іншими препаратами, основним механізмом виведення яких є активна секреція нирок за допомогою системи транспорту органічних катіонів, наприклад з триметопримом. Інші препарати (наприклад ранітидин, циметидин) лише частково виводяться за допомогою зазначеного механізму та не взаємодіють з ламівудином. Препарати, які виводяться переважно через активний транспорт органічних аніонів або шляхом клубочкової фільтрації, мабуть, не вступають у клінічно значущі взаємодії з ламівудином. Одночасне застосування триметоприму/сульфаметоксазолу (ко-тримоксазолу) у дозі 160 мг/800 мг призводить до збільшення експозиції ламівудину на 40% внаслідок взаємодії з триметопримом. Однак за відсутності ниркової недостатності немає необхідності зниження дози ламівудину. Ламівудин не впливає на фармакокінетику триметоприму та сульфаметоксазолу. При одночасному застосуванні ламівудину та зидовудину спостерігалося помірне (на 28%) збільшення пікових плазмових концентрацій зидовудину, проте площа під кривою «концентрація в плазмі — час» істотно не змінювалася. Зідовудін не має клінічно значущого впливу на фармакокінетику ламівудину. Не спостерігалося фармакокінетичної взаємодії ламівудину з α-інтерфероном при одночасному застосуванні цих препаратів. У пацієнтів, які одночасно отримували Зефікс і імунодепресанти (наприклад циклоспорин А), клінічно значущі несприятливі взаємодії не відзначалися; проте спеціальних досліджень не проводилося. Ламівудин може пригнічувати внутрішньоклітинне фосфорилювання залцитабіну. Тому одночасно застосовувати ламівудін і залцитабін не рекомендується.Спосіб застосування та дозиЗефікс приймають внутрішньо незалежно від часу їди. Дорослим та дітям віком 12 років та старше препарат призначають у дозі 100 мг 1 раз на добу. Дітям віком від 2 до 11 років – 3 мг/кг 1 раз на добу, але не більше 100 мг на добу. При нирковій недостатності у пацієнтів із КК менше 50 мл/хв дозу препарату слід знижувати. Ступінь зниження дози у дітей з нирковою недостатністю така сама, як і у дорослих. Якщо потрібна доза менше 100 мг на добу, слід застосовувати Зефікс у формі розчину для прийому внутрішньо. Ступінь зниження дози у дітей з нирковою недостатністю така сама, як і у дорослих. Дані про пацієнтів, які перебувають на гемодіалізі (сеанси діалізу 2-3 рази на тиждень тривалістю 4 години і менше), показують, що після початкового зниження дози Зефікса відповідно до КК надалі протягом усього періоду гемодіалізу додаткової корекції дози не потрібно. При печінковій недостатності, якщо вона не супроводжується нирковою недостатністю, не потрібна корекція дози ламівудину.ПередозуванняВ експериментах у тварин введення дуже високих доз ламівудину не чинило токсичної дії на органи. Є обмежені дані про наслідки гострого передозування ламівудину у людини. Після передозування летальних випадків не зареєстровано і стан усіх пацієнтів нормалізувався. Яких-небудь специфічних ознак або симптомів передозування ламівудину не описано. У разі передозування рекомендується контролювати стан пацієнта та проводити стандартну підтримуючу терапію. Оскільки ламівудін виводиться за допомогою діалізу, при передозуванні препарату можливе проведення безперервного гемодіалізу, проте спеціальних досліджень не проводилося.Запобіжні заходи та особливі вказівкиПід час лікування Зефіксом стан пацієнтів повинен регулярно контролювати лікар, який має досвід лікування хронічного гепатиту В. Після припинення лікування Зефіксом у деяких пацієнтів з хронічним гепатитом В виявляються лабораторні або клінічні ознаки загострення гепатиту, що може мати серйозні наслідки для пацієнтів з печінковою недостатністю. Після припинення лікування Зефіксом необхідно періодично спостерігати за загальним станом пацієнтів, а також контролювати показники функціональних печінкових проб (рівні АЛТ та білірубіну) протягом не менше 4 місяців для виявлення ознак можливого загострення гепатиту. Надалі пацієнтів слід спостерігати за показаннями. В даний час немає достатньо переконливих даних про ефективність повторного лікування препаратом Зефікс тих пацієнтів, у яких після припинення курсу терапії виникло загострення гепатиту. При лікуванні пацієнтів з поєднаною інфекцією - ВІЛ та хронічний вірусний гепатит В (ХВГ-В), які отримують або отримуватимуть лікування ламівудином або ламівудином/зидовудином, необхідно підтримувати дозу ламівудину, призначену для лікування ВІЛ-інфекції (зазвичай по 150 мг добу). В даний час немає інформації про вплив прийому ламівудину на трансплацентарну передачу ВГВ. Рекомендується проводити стандартну процедуру імунізації новонароджених проти гепатиту. Пацієнтів необхідно попередити, що лікування Зефіксом не знижує ризик передачі ВГВ іншим людям і тому необхідно дотримуватися відповідних запобіжних заходів. Пацієнти з цукровим діабетом повинні враховувати, що кожна доза Зефікса розчину для прийому внутрішньо (100 мг = 20 мл) містить 4 г сахарози. Спеціальних досліджень впливу ламівудину на здатність керувати автомобілем та працювати з технікою не проводилося. Фармакологічні властивості препарату не дозволяють припускати такого впливу. Додаткові дані Якщо під час лікування у пацієнтів не відбувається сероконверсія HВeAg в антиНВе, то через 2-6 місяців після припинення терапії Зефіксом® відновлюється реплікація ВГВ та підвищується вміст вірусної ДНК та сироваткових амінотрансфераз до рівнів, що відзначалися до початку лікування. Пацієнтам із печінковою недостатністю, спричиненою хронічним гепатитом В, Зефікс® призначали до, під час та після трансплантації печінки для придушення реплікації вірусу гепатиту В. В даний час немає клінічних даних щодо ефективності Зефікса у пацієнтів молодше 16 років, а також у пацієнтів з коінфекцією/суперінфекцією D-вірусом. Виявлено субпопуляції ВГВ зі зниженою чутливістю до ламівудину in vitro (YMDD штами). Незважаючи на появу YMDD штамів ВГВ пацієнти, які приймали Зефікс протягом одного року, мали значно нижчі сироваткові рівні ДНК ВГВ та АЛТ та кращу гістологічну картину порівняно з пацієнтами, які приймали плацебо. Через 2 роки лікування Зефіксом у пацієнтів з YMDD штамами ВГВ сироваткові концентрації ДНК ВГВ та АЛТ залишалися на нижчому рівні, ніж до початку лікування. Профіль безпеки Зефікса був подібним у пацієнтів, які мали та не мали YMDD штами ВГВ. YMDD штами ВГВ, мабуть,мають меншу здатність до реплікації in vitro і in vivo і тому можуть бути менш вірулентними, ніж дикий штам ВГВ.Умови відпустки з аптекЗа рецептом
232,00 грн
167,00 грн
Склад, форма випуску та упаковкаГранули – 1 доза (5 мл) Діюча речовина: Цефуроксиму аксетил(1) - 0,150(2) г; Допоміжні речовини: Стеаринова кислота (1) – 0,852 г; Сахароза – 3,062 г; Ароматизатор тутті-фрутті – 0,100 г; Ацесульфам калію – 0,021 г; Аспартам – 0,021 г; Повідон-КЗВ – 0,013 г; Камедь ксантанова - 0,001 р. 1. Цефуроксиму аксетил і стеаринова кислота присутні у вигляді комплексу стеаринова кислота - цефуроксиму аксетил 15 % (SACA), кількість якого залежить від кількісного вмісту цефуроксиму аксетила у вихідній субстанції. 2. Еквівалентно 125 мг цефуроксиму.Опис лікарської формиГранули білого чи майже білого кольору. При розведенні утворюється суспензія від білого до світло-жовтого кольору з характерним запахом фруктів.Фармакотерапевтична групаАнтибактеріальний широкий спектр (бактерицидний).ФармакокінетикаВсмоктування Після прийому внутрішньо цефуроксиму аксетил повільно всмоктується із ШКТ і швидко гідролізується у слизовій оболонці тонкої кишки та крові з вивільненням цефуроксиму. Цефуроксим проникає через гематоенцефалічний бар'єр, плаценту і виділяється з грудним молоком. Цефуроксиму аксетил оптимально всмоктується за умови прийому препарату одразу після їди. Додатково для пігулок, покритих плівковою оболонкою. Cmax цефуроксиму (2,9 мг/л для дози 125 мг та 4,4 мг/л для дози 250 мг) спостерігаються приблизно через 2,4 години при прийомі препарату після їди. Додатково гранул для приготування суспензії для прийому всередину. Cmax цефуроксиму (2–3 мг/л для дози 125 мг та 4–6 мг/л для дози 250 мг) спостерігаються приблизно через 2–3 години при прийомі препарату після їди. Розподіл Зв'язок із білками плазми становить приблизно 33–50%. Метаболізм Цефуроксим не піддається метаболізму. Виведення T1/2 становить 1-1,5 год. Цефуроксим екскретується шляхом клубочкової фільтрації та канальцевої секреції. При одночасному введенні пробенециду AUC збільшується на 50%. Сироваткові концентрації цефуроксиму знижуються при діалізі.ФармакодинамікаЦефуроксиму аксетил є попередником цефуроксиму, який відноситься до цефалоспоринових антибіотиків ІІ покоління. Цефуроксим активний щодо широкого спектра збудників, включаючи штами, які продукують β-лактамази. Цефуроксим має стійкість до дії бактеріальних β-лактамаз, тому ефективний щодо ампіцилінрезистентних або амоксицилінрезистентних штамів. Бактерицидна дія цефуроксиму пов'язана з придушенням синтезу клітинної стінки бактерій внаслідок зв'язування з основними білками-мішенями. Цефуроксим зазвичай активний in vitro щодо наступних мікроорганізмів. Аероби грамнегативні: Haemophilus influenzae (в т.ч. ампіцилінрезистентні штами), Haemophilus parainfluenzae, Moraxella (Branhamella) catarrhalis, Neisseria gonorrhoeae (включаючи штами, що продукують і не продуціну); Escherichia coli, Klebsiella spp., Proteus mirabilis, Providencia spp. Аероби грампозитивні: Staphylococcus aureus (включаючи штами, що продукують пеніцилінозу, але виключаючи штами, Streptococcus pneumoniae, стрептококи групи В (Streptococcus agalactiae). Анаероби: грампозитивні та грамнегативні коки (включаючи види пологів Peptococcus spp. та Peptostreptococcus spp.), грампозитивні палички (включаючи види роду Clostridium spp., крім Clostridium difficile, Propionibacterium spp.), грамнегативні палички spp. .), грамнегативні спірохети (включаючи Borrelia spp.). До цефуроксиму нечутливі такі мікроорганізми. Clostridium difficile, Pseudomonas spp., Campylobacter spp., Acinetobacter calcoaceticus, Listeria monocytogenes, резистентні до метициліну штами Staphylococcus aureus та Staphylococcus epidermidis, Legionella spp. До цефуроксиму нечутливі деякі штами наступних пологів. Enterococcus (Streptococcus) faecalis, Morganella morganii, Proteus vulgaris, Enterobacter spp., Citrobacter spp., Serratia spp., Bacteroides fragilis.ІнструкціяСтрусіть флакон із гранулами кілька разів. Налийте в мірну склянку 20 мл води - до мітки (дана кількість води є достатньою для приготування суспензії об'ємом 50 мл). Перелийте відмірену кількість води у флакон та закрийте флакон кришкою. Переверніть флакон і енергійно струшуйте його (приблизно 1,5 хвилини), щоб добре перемішати препарат. Переверніть флакон у вихідне положення та енергійно струсіть. Перед кожним застосуванням препарату необхідно енергійно струшувати флакон із суспензією. При прийомі препарату до кожної порції суспензії можна додати холодний фруктовий сік або молоко, при цьому цю порцію суспензії слід використовувати негайно. Не розводьте весь обсяг суспензії соком чи молоком відразу.Показання до застосуванняЦефуроксиму аксетил є проліками пероральної форми антибіотика цефуроксиму з бактерицидною дією щодо широкого спектру грампозитивних та грамнегативних бактерій. Цефуроксим стійкий до дії β-лактамаз. Препарат показаний для лікування інфекційно-запальних захворювань, спричинених чутливими до цефуроксиму бактеріями: інфекції верхніх дихальних шляхів, ЛОР-органів, такі як середній отит, синусит, тонзиліт та фарингіт; інфекції нижніх дихальних шляхів, наприклад, пневмонія, гострий бактеріальний бронхіт та загострення хронічного бронхіту; інфекції сечовивідних шляхів, такі як пієлонефрит, цистит та уретрит; інфекції шкіри та м'яких тканин, наприклад фурункульоз, піодермія та імпетиго; гонорея: гострий неускладнений гонорейний уретрит та цервіцит; лікування бореліозу (хвороби Лайма) у ранній стадії та профілактика пізніх стадій даного захворювання у дорослих та дітей старше 12 років. Цефуроксим також випускається як натрієвої солі (препарат Зинацеф®) для парентерального введення. У межах проведення ступінчастої терапії рекомендовано перехід із парентеральної форми на пероральну форму цефуроксиму. Ступінчаста терапія показана в лікуванні пневмонії та при загостренні хронічного бронхіту.Протипоказання до застосуванняГіперчутливість до цефалоспоринових антибіотиків, пеніцилінів, карбапенемів та аспартаму; фенілкетонурія; дитячий вік до 3 місяців. З обережністю слід застосовувати при нирковій недостатності, захворюваннях шлунково-кишкового тракту (в т.ч. в анамнезі та при неспецифічному виразковому коліті), вагітності, у період лактації.Вагітність та лактаціяПрепарат Зіннат® слід використовувати у випадку, якщо потенційна користь для матері перевищує потенційний ризик для дитини. Експериментальних доказів ембріопатичних або тератогенних ефектів цефуроксиму аксетила немає, але так само, як і у разі застосування інших лікарських препаратів, треба бути обережними при призначенні його на ранніх термінах вагітності. Необхідно дотримуватися обережності при призначенні його матерям, що годують, оскільки препарат визначається в грудному молоці. Таблетки, покриті плівковою оболонкою, 125 мг та 250 мг. В алюмінієвому/ПВХ-алюмінієвому блістері 5 або 10 шт. 1 або 2 блістери у картонній пачці. Гранули для приготування суспензії для внутрішнього прийому, 125 мг/5 мл. У флаконах темного скла, запаяних мембраною і закритих пластмасовою кришкою, що нагвинчується, з пристроєм проти розкриття флакона дітьми. 1 фл. разом із мірною склянкою та мірною ложкою у картонній пачці.Побічна діяПобічні реакції при застосуванні цефуроксиму аксетилу зазвичай виражені незначно, короткочасні та оборотні. Небажані явища, представлені нижче, перераховані в залежності від анатомо-фізіологічної класифікації та частоти народження. Частота народження визначається таким чином: дуже часто — ≥1/10; часто – ≥1/100 та <1/10; нечасто – ≥1/1000 та <1/100; рідко – ≥1/10000 та <1/1000; дуже рідко - <1/10000, включаючи окремі випадки. Категорії частоти були сформовані на підставі клінічних досліджень препарату та післяреєстраційного спостереження. Інфекції: часто – суперінфекція грибами роду Candida. З боку кровотворної та лімфатичної систем: часто – еозинофілія; нечасто - хибнопозитивна проба Кумбса, тромбоцитопенія, лейкопенія (іноді важка); дуже рідко – гемолітична анемія. Цефалоспорини абсорбуються на поверхні клітинної мембрани еритроцитів, зв'язуючись з антитілами до цефалоспоринів, що призводить до хибнопозитивного результату проби Кумбса і в окремих випадках - гемолітичної анемії. З боку імунної системи: реакції гіперчутливості, включаючи: нечасто - шкірний висип; рідко - кропив'янка, свербіж; дуже рідко – лікарська лихоманка, сироваткова хвороба, анафілаксія. З боку нервової системи: часто головний біль, запаморочення. З боку шлунково-кишкового тракту: часто — шлунково-кишкові порушення, включаючи діарею, нудоту, біль у животі; нечасто - блювання; рідко – псевдомембранозний коліт. З боку печінки та жовчовивідних шляхів: часто – транзиторне підвищення активності печінкових ферментів (АЛТ, АСТ, ЛДГ); дуже рідко – жовтяниця (переважно холестатична), гепатит. З боку шкіри та підшкірно-жирової клітковини: дуже рідко – мультиформна еритема, синдром Стівенса-Джонсона, токсичний епідермальний некроліз.Взаємодія з лікарськими засобамиПрепарати, що зменшують кислотність шлункового соку, можуть знижувати біодоступність цефуроксиму при порівнянні з спостерігається після прийому препарату натще, а також нівелюють ефект підвищеного всмоктування препарату після їжі. Як і інші антибіотики, препарат Зіннат може впливати на мікрофлору кишечника, що призводить до зниження реабсорбції естрогенів і, як наслідок, зниження ефективності пероральних гормональних комбінованих контрацептивів. При проведенні фероціанідного тесту може спостерігатися помилково-негативний результат, тому для визначення рівня глюкози в крові та/або плазмі рекомендується використовувати глюкозооксидазний або гексокіназний методи. Препарат Зіннат не впливає на кількісне визначення креатиніну лужно-пікратним методом. Одночасний прийом з петлевими діуретиками уповільнює канальцеву секрецію, знижує нирковий кліренс, підвищує концентрацію у плазмі та збільшує T1/2 цефуроксиму. При одночасному прийомі з аміноглікозидами та діуретиками підвищується ризик виникнення нефротоксичних ефектів.Спосіб застосування та дозиСтандартний курс терапії становить близько 7 днів (від 5 до 10 днів). Для оптимального всмоктування суспензію Зіннат слід приймати під час їжі. Дорослі При більшості інфекцій – по 250 мг двічі на добу; При інфекціях сечостатевої системи (цистит, уретрит) – по 125 мг двічі на добу; При пієлонефриті – по 250 мг двічі на добу; При інфекціях нижніх відділів дихальних шляхів легкого та середнього ступеня тяжкості, наприклад бронхіті – по 250 мг двічі на добу; При більш тяжких інфекціях нижніх відділів дихальних шляхів або підозрі на пневмонію – по 500 мг двічі на добу; При неускладненій гонореї – 1 г одноразово; При хворобі Лайма у дорослих на добу протягом дітей та старше 12 років – по 500 мг двічі 20 днів. Особливі групи пацієнтів Діти Немає даних клінічних досліджень щодо застосування препарату Зіннат® у дітей віком до 3 місяців. Якщо переважно призначення фіксованої дози, то при більшості інфекцій рекомендується приймати по 125 мг двічі на добу. Дітям у віці двох років і старше при середньому отиті або при тяжких інфекціях призначають по 250 мг двічі на добу; максимальна добова доза становить 500 мг. При лікуванні дітей буває необхідно розраховувати дозу залежно від маси тіла та віку. При більшості інфекцій доза для дітей віком від 3 місяців до 12 років становить по 10 мг/кг двічі на добу, але не більше 250 мг на добу. При середньому отиті та тяжких інфекціях рекомендована доза дорівнює 15 мг/кг двічі на добу, але не більше 500 мг на добу. У наступних таблицях наведено дози залежно від віку та маси тіла дитини для дозування суспензії Зіннат® 125 мг/5 мл мірною ложкою на 5 мл, що додається до упаковки. Доза з розрахунку 10 мг/кг маси тіла, яка призначається при більшості інфекцій Вік Маса Разова Число тіла (кг) (приблизно) доза (мг) при прийомі 2 рази на добу мірних ложок (5 мл) в одній дозі 3 місяці - 4-6 40-60 1/2 6 місяців 6 місяців - 2 роки 6-12 60-120 1/2-1 2 роки - від 12 та 125 1 12 років більше 20 Доза з розрахунку 15 мг/кг маси тіла, що призначається при середньому отиті та тяжких інфекціях. Вік Маса тіла (кг) (приблизно) Разова доза (мг) при прийомі 2 рази на добу Кількість мірних ложок (5 мл) в одній дозі 3 місяці - 4-6 60-90 1/2 6 місяців 6 місяців - 6-12 90-180 1-1, 1/2 2 роки 2 роки - 12 років від 12 і більше 20 180-250 1,1/2-2 Цефуроксим випускається у вигляді натрієвої солі (препарат Зінацеф®) для парентерального введення. Це дозволяє переходити від парентерального введення цефуроксиму до перорального прийому за наявності клінічних показань. Пацієнти з порушенням функції нирок Виведення цефуроксиму відбувається переважно нирками. Рекомендується знижувати дозу цефуроксиму у пацієнтів із вираженим порушенням функції нирок для компенсації уповільненого виведення (див. таблицю нижче). Кліренс креатиніну Т1/2 (годинник) Рекомендована доза > 30 мл/хв 1,4-2,4 Не потрібна корекція дози. 10-29 мл/хв 4,6 Стандартна разова доза кожні 24 години. <10 мл/хв 16,8 Стандартна разова доза кожні 48 годин. Під час гемодіалізу 2-4 Наприкінці кожного сеансу діалізу слід приймати одну додаткову стандартну разову дозу. ПередозуванняСимптоми: підвищення збудливості мозку з розвитком судом. Лікування: симптоматичне. Сироваткові концентрації цефуроксиму знижуються при гемодіалізі та перитонеальному діалізі.Запобіжні заходи та особливі вказівкиОбережність слід виявляти при призначенні препарату пацієнтам з алергічною реакцією на бета-лактамні антибіотики в анамнезі. У процесі лікування необхідно контролювати функцію нирок, особливо у пацієнтів, які отримують препарат у високій дозі. У період прийому препарату Зіннат® можлива хибнопозитивна реакція сечі на глюкозу. Як і при використанні інших антибіотиків, тривалий прийом препарату Зіннат може призвести до надмірного зростання грибів роду Candida. Тривалий прийом може спричинити зростання інших резистентних мікроорганізмів (Enterococci та Clostridium difficile), що може вимагати припинення лікування. Псевдомембранозний коліт спостерігався при використанні антибіотиків широкого спектру дії, тому необхідно проводити диференціальну діагностику псевдомембранозного коліту у пацієнтів з тяжкою діареєю, що виникла під час або після лікування антибіотиками. Реакція Яриша-Герксгеймера спостерігалася при бореліозі (хвороба Лайма) при прийомі препарату Зіннат® та обумовлена бактерицидною активністю препарату щодо збудника захворювання на спірохети Borrelia burgdorferi. Пацієнти повинні бути поінформовані, що ці симптоми є типовим наслідком застосування антибіотиків при цій хворобі. Якщо клінічний ефект не досягається протягом 72 годин від початку лікування, парентеральний курс терапії має бути продовжено. Перед початком ступінчастої терапії слід отримати у довідниках інформацію щодо натрієвої солі цефуроксиму (препарат Зінацеф®). Таблетки препарату Зіннат® не можна розламувати та кришити. Тому дана лікарська форма не застосовується на лікування пацієнтів із труднощами ковтання, зокрема. маленьких дітей, які можуть проковтнути цілу таблетку. Гранули для приготування суспензії для внутрішнього прийому. Слід враховувати вміст сахарози в суспензії Зіннат при лікуванні пацієнтів з цукровим діабетом. 5 мл приготовленої суспензії Зіннат містять 0,25 ХЕ. Вплив на здатність керувати транспортними засобами та працювати з механізмами. Оскільки цефуроксиму аксетил може викликати запаморочення, необхідно попередити пацієнтів про запобіжні заходи при керуванні транспортним засобом або роботі з механізмами, що рухаються.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. Діюча речовина: Цефуроксиму аксетил1 – 150,36 мг (у перерахунку на цефуроксим – 125 мг); Допоміжні речовини: Целюлоза мікрокристалічна2 - 47,51 мг; Кроскармеллоза натрію – 20,00 мг; Натрію лаурилсульфат – 2,25 мг; Олія рослинна гідрогенізована - 4,25 мг; Кремнію діоксид колоїдний – 0,63 мг; Маса ядра таблетки – 225,00 мг; Плівкова оболонка: Гіпромелоза – 5,55 мг; Пропіленгліколь - 0,33 мг; Метилпарагідроксибензоат – 0,06 мг; Пропілпарагідроксибензоат – 0,04 мг; Барвник Опаспрей – 1,52 мг; Номінальна маса плівкової оболонки – 7,5 мг; Склад барвника Опаспрей Білий: Гіпромелоза - 3,0%; Титану діоксид – 36,0%; Натрію бензоат – 0,1%. Маса таблетки – 232,5. 1 - кількість цефуроксиму аксетилу коригують залежно від чистоти використовуваної серії субстанції. 2 - кількість мікрокристалічної целюлози коректують для збереження постійної маси ядра. По 10 пігулок в А1/ПВХ-А1 блістері. По 1 блістеру разом з інструкцією із застосування в картонній пачці.Опис лікарської формиТаблетки овальної форми, двоопуклі, покриті плівковою оболонкою, білого або майже білого кольору, з одного боку яких вигравіровано "GХ ЕS5". На поперечному розрізі ядро білого чи майже білого кольору.Фармакотерапевтична групаАнтибактеріальний широкий спектр (бактерицидний).ФармакокінетикаВсмоктування Після прийому внутрішньо цефуроксиму аксетил повільно всмоктується із ШКТ і швидко гідролізується у слизовій оболонці тонкої кишки та крові з вивільненням цефуроксиму. Цефуроксим проникає через гематоенцефалічний бар'єр, плаценту і виділяється з грудним молоком. Цефуроксиму аксетил оптимально всмоктується за умови прийому препарату одразу після їди. Додатково для пігулок, покритих плівковою оболонкою. Cmax цефуроксиму (2,9 мг/л для дози 125 мг та 4,4 мг/л для дози 250 мг) спостерігаються приблизно через 2,4 години при прийомі препарату після їди. Додатково гранул для приготування суспензії для прийому всередину. Cmax цефуроксиму (2–3 мг/л для дози 125 мг та 4–6 мг/л для дози 250 мг) спостерігаються приблизно через 2–3 години при прийомі препарату після їди. Розподіл Зв'язок із білками плазми становить приблизно 33–50%. Метаболізм Цефуроксим не піддається метаболізму. Виведення T1/2 становить 1-1,5 год. Цефуроксим екскретується шляхом клубочкової фільтрації та канальцевої секреції. При одночасному введенні пробенециду AUC збільшується на 50%. Сироваткові концентрації цефуроксиму знижуються при діалізі.ФармакодинамікаЦефуроксиму аксетил є попередником цефуроксиму, який відноситься до цефалоспоринових антибіотиків ІІ покоління. Цефуроксим активний щодо широкого спектра збудників, включаючи штами, які продукують β-лактамази. Цефуроксим має стійкість до дії бактеріальних β-лактамаз, тому ефективний щодо ампіцилінрезистентних або амоксицилінрезистентних штамів. Бактерицидна дія цефуроксиму пов'язана з придушенням синтезу клітинної стінки бактерій внаслідок зв'язування з основними білками-мішенями. Цефуроксим зазвичай активний in vitro щодо наступних мікроорганізмів. Аероби грамнегативні: Haemophilus influenzae (в т.ч. ампіцилінрезистентні штами), Haemophilus parainfluenzae, Moraxella (Branhamella) catarrhalis, Neisseria gonorrhoeae (включаючи штами, що продукують і не продуціну); Escherichia coli, Klebsiella spp., Proteus mirabilis, Providencia spp. Аероби грампозитивні: Staphylococcus aureus (включаючи штами, що продукують пеніцилінозу, але виключаючи штами, Streptococcus pneumoniae, стрептококи групи В (Streptococcus agalactiae). Анаероби: грампозитивні та грамнегативні коки (включаючи види пологів Peptococcus spp. та Peptostreptococcus spp.), грампозитивні палички (включаючи види роду Clostridium spp., крім Clostridium difficile, Propionibacterium spp.), грамнегативні палички spp. .), грамнегативні спірохети (включаючи Borrelia spp.). До цефуроксиму нечутливі такі мікроорганізми. Clostridium difficile, Pseudomonas spp., Campylobacter spp., Acinetobacter calcoaceticus, Listeria monocytogenes, резистентні до метициліну штами Staphylococcus aureus та Staphylococcus epidermidis, Legionella spp. До цефуроксиму нечутливі деякі штами наступних пологів. Enterococcus (Streptococcus) faecalis, Morganella morganii, Proteus vulgaris, Enterobacter spp., Citrobacter spp., Serratia spp., Bacteroides fragilis.Показання до застосуванняЦефуроксиму аксетил є проліками пероральної форми антибіотика цефуроксиму з бактерицидною дією щодо широкого спектру грампозитивних та грамнегативних бактерій. Цефуроксим стійкий до дії β-лактамаз. Препарат показаний для лікування інфекційно-запальних захворювань, спричинених чутливими до цефуроксиму бактеріями: інфекції верхніх дихальних шляхів, ЛОР-органів, такі як середній отит, синусит, тонзиліт та фарингіт; інфекції нижніх дихальних шляхів, наприклад, пневмонія, гострий бактеріальний бронхіт та загострення хронічного бронхіту; інфекції сечовивідних шляхів, такі як пієлонефрит, цистит та уретрит; інфекції шкіри та м'яких тканин, наприклад фурункульоз, піодермія та імпетиго; гонорея: гострий неускладнений гонорейний уретрит та цервіцит; лікування бореліозу (хвороби Лайма) у ранній стадії та профілактика пізніх стадій даного захворювання у дорослих та дітей старше 12 років. Цефуроксим також випускається як натрієвої солі (препарат Зинацеф®) для парентерального введення. У межах проведення ступінчастої терапії рекомендовано перехід із парентеральної форми на пероральну форму цефуроксиму. Ступінчаста терапія показана в лікуванні пневмонії та при загостренні хронічного бронхіту.Протипоказання до застосуванняГіперчутливість до бета-лактамних антибіотиків (зокрема до цефалоспоринових антибіотиків, пеніцилінів та карбапенемів в анамнезі). Дитячий вік до 3-х років (для дітей з 3-х місяців до 3-х років слід застосовувати препарат Зіннат®, гранули для приготування суспензії для вживання). Слід бути обережним при застосуванні у пацієнтів з порушенням функції нирок; захворюваннями шлунково-кишкового тракту (у тому числі в анамнезі, а також при виразковому коліті); вагітних жінок, у період грудного вигодовування.Вагітність та лактаціяПрепарат Зіннат® слід використовувати у випадку, якщо потенційна користь для матері перевищує потенційний ризик для дитини. Експериментальних доказів ембріопатичних або тератогенних ефектів цефуроксиму аксетила немає, але так само, як і у разі застосування інших лікарських препаратів, треба бути обережними при призначенні його на ранніх термінах вагітності. Необхідно дотримуватися обережності при призначенні його матерям, що годують, оскільки препарат визначається в грудному молоці. Таблетки, покриті плівковою оболонкою, 125 мг та 250 мг. В алюмінієвому/ПВХ-алюмінієвому блістері 5 або 10 шт. 1 або 2 блістери у картонній пачці. Гранули для приготування суспензії для внутрішнього прийому, 125 мг/5 мл. У флаконах темного скла, запаяних мембраною і закритих пластмасовою кришкою, що нагвинчується, з пристроєм проти розкриття флакона дітьми. 1 фл. разом із мірною склянкою та мірною ложкою у картонній пачці.Побічна діяПобічні реакції при застосуванні цефуроксиму аксетилу зазвичай виражені незначно, короткочасні та оборотні. Небажані явища, представлені нижче, перераховані в залежності від анатомо-фізіологічної класифікації та частоти народження. Частота народження визначається таким чином: дуже часто — ≥1/10; часто – ≥1/100 та <1/10; нечасто – ≥1/1000 та <1/100; рідко – ≥1/10000 та <1/1000; дуже рідко - <1/10000, включаючи окремі випадки. Категорії частоти були сформовані на підставі клінічних досліджень препарату та післяреєстраційного спостереження. Інфекції: часто – суперінфекція грибами роду Candida. З боку кровотворної та лімфатичної систем: часто – еозинофілія; нечасто - хибнопозитивна проба Кумбса, тромбоцитопенія, лейкопенія (іноді важка); дуже рідко – гемолітична анемія. Цефалоспорини абсорбуються на поверхні клітинної мембрани еритроцитів, зв'язуючись з антитілами до цефалоспоринів, що призводить до хибнопозитивного результату проби Кумбса і в окремих випадках - гемолітичної анемії. З боку імунної системи: реакції гіперчутливості, включаючи: нечасто - шкірний висип; рідко - кропив'янка, свербіж; дуже рідко – лікарська лихоманка, сироваткова хвороба, анафілаксія. З боку нервової системи: часто головний біль, запаморочення. З боку шлунково-кишкового тракту: часто — шлунково-кишкові порушення, включаючи діарею, нудоту, біль у животі; нечасто - блювання; рідко – псевдомембранозний коліт. З боку печінки та жовчовивідних шляхів: часто – транзиторне підвищення активності печінкових ферментів (АЛТ, АСТ, ЛДГ); дуже рідко – жовтяниця (переважно холестатична), гепатит. З боку шкіри та підшкірно-жирової клітковини: дуже рідко – мультиформна еритема, синдром Стівенса-Джонсона, токсичний епідермальний некроліз.Взаємодія з лікарськими засобамиПрепарати, що зменшують кислотність шлункового соку, можуть знижувати біодоступність цефуроксиму при порівнянні з спостерігається після прийому препарату натще, а також нівелюють ефект підвищеного всмоктування препарату після їжі. Як і інші антибіотики, препарат Зіннат може впливати на мікрофлору кишечника, що призводить до зниження реабсорбції естрогенів і, як наслідок, зниження ефективності пероральних гормональних комбінованих контрацептивів. При проведенні фероціанідного тесту може спостерігатися помилково-негативний результат, тому для визначення рівня глюкози в крові та/або плазмі рекомендується використовувати глюкозооксидазний або гексокіназний методи. Препарат Зіннат не впливає на кількісне визначення креатиніну лужно-пікратним методом. Одночасний прийом з петлевими діуретиками уповільнює канальцеву секрецію, знижує нирковий кліренс, підвищує концентрацію у плазмі та збільшує T1/2 цефуроксиму. При одночасному прийомі з аміноглікозидами та діуретиками підвищується ризик виникнення нефротоксичних ефектів.Спосіб застосування та дозиСтандартний курс терапії становить 7 днів (може змінюватись від 5 до 10 днів). Для оптимального всмоктування препарат слід приймати після їди. Дорослі: Більшість інфекцій – 250 мг 2 рази на добу; Інфекції сечостатевих шляхів (цистит, уретрит) – 125 мг 2 рази на добу; Пієлонефрит – 250 мг 2 рази на добу; Легкі та середньотяжкі інфекції нижніх дихальних шляхів, наприклад, бронхіт – 250 мг 2 рази на добу; Тяжкіші інфекції нижніх дихальних шляхів або при підозрі на пневмонію - 500 мг 2 рази на добу; Неускладнена гонорея – одноразова доза 1 г; Бореліоз (хвороба Лайма) у дорослих та дітей старше 12 років – 500 мг 2 рази на добу протягом 20 днів. Ступінчаста терапія Цефуроксим випускається також у вигляді натрієвої солі (препарат Зінацеф®) для парентерального введення, що дозволяє послідовно призначати один і той же антибіотик, коли необхідний перехід з парентеральної на пероральну терапію. Препарат Зіннат® ефективний після парентерального застосування препарату Зінацеф® для лікування пневмонії та загострення хронічного бронхіту. Тривалість парентерального та перорального курсів лікування визначається ступенем тяжкості інфекції та клінічною картиною. Пневмонія Препарат Зінацеф® (цефуроксим у вигляді натрієвої солі) у дозі 1,5 г 2-3 рази на добу (внутрішньовенно або внутрішньом'язово) протягом 48-72 годин, потім препарат Зіннат® (цефуроксиму аксетил) внутрішньо у дозі 500 мг 2 рази на добу Добу протягом 7-10 днів. Загострення хронічного бронхіту Препарат Зінацеф® (цефуроксим у вигляді натрієвої солі) у дозі 750 мг 2-3 рази на добу (внутрішньовенно або внутрішньом'язово) протягом 48-72 годин, потім препарат Зіннат® (цефуроксиму аксетил) перорально у дозі 500 мг 2 рази на добу. протягом 5-10 днів. Діти з 3-х років: Більшість інфекцій – 125 мг (1 таблетка по 125 мг) 2 рази на добу. Максимальна добова доза становить 250 мг; Середній отит або тяжкі інфекції – 250 мг (1 таблетка по 250 мг або 2 таблетки по 125 мг) 2 рази на добу. Максимальна добова доза становить 500 мг. Таблетки препарату Зіннат® не можна розламувати та кришити. Тому дана лікарська форма не застосовується для лікування пацієнтів із труднощами ковтання, у тому числі маленьких дітей, які не можуть ковтнути цілу таблетку. Для дітей може бути призначений препарат Зіннат у формі гранул для приготування суспензії для прийому внутрішньо. Пацієнти з порушенням функції нирок Виведення цефуроксиму відбувається переважно нирками. Рекомендується знижувати дозу цефуроксиму у пацієнтів із вираженим порушенням функції нирок для компенсації уповільненого виведення (див. таблицю нижче). Кліренс креатиніну T1/2(годинник) Рекомендована доза > 30 мл/хв 1,4-2,4 Не потрібна корекція дози. 10-29 мл/хв 4,6 Стандартна разова доза кожні 24 години. < 10 мл/хв 16,8 Стандартна разова доза кожні 48 годин. Під час гемодіалізу 2-4 Наприкінці кожного сеансу діалізу слід приймати одну додаткову стандартну разову дозу. ПередозуванняСимптоми: підвищення збудливості мозку з розвитком судом. Лікування: симптоматичне. Сироваткові концентрації цефуроксиму знижуються при гемодіалізі та перитонеальному діалізі.Запобіжні заходи та особливі вказівкиОбережність слід виявляти при призначенні препарату пацієнтам з алергічною реакцією на бета-лактамні антибіотики в анамнезі. У процесі лікування необхідно контролювати функцію нирок, особливо у пацієнтів, які отримують препарат у високій дозі. У період прийому препарату Зіннат® можлива хибнопозитивна реакція сечі на глюкозу. Як і при використанні інших антибіотиків, тривалий прийом препарату Зіннат може призвести до надмірного зростання грибів роду Candida. Тривалий прийом може спричинити зростання інших резистентних мікроорганізмів (Enterococci та Clostridium difficile), що може вимагати припинення лікування. Псевдомембранозний коліт спостерігався при використанні антибіотиків широкого спектру дії, тому необхідно проводити диференціальну діагностику псевдомембранозного коліту у пацієнтів з тяжкою діареєю, що виникла під час або після лікування антибіотиками. Реакція Яриша-Герксгеймера спостерігалася при бореліозі (хвороба Лайма) при прийомі препарату Зіннат® та обумовлена бактерицидною активністю препарату щодо збудника захворювання на спірохети Borrelia burgdorferi. Пацієнти повинні бути поінформовані, що ці симптоми є типовим наслідком застосування антибіотиків при цій хворобі. Якщо клінічний ефект не досягається протягом 72 годин від початку лікування, парентеральний курс терапії має бути продовжено. Перед початком ступінчастої терапії слід отримати у довідниках інформацію щодо натрієвої солі цефуроксиму (препарат Зінацеф®). Таблетки препарату Зіннат® не можна розламувати та кришити. Тому дана лікарська форма не застосовується на лікування пацієнтів із труднощами ковтання, зокрема. маленьких дітей, які можуть проковтнути цілу таблетку. Гранули для приготування суспензії для внутрішнього прийому. Слід враховувати вміст сахарози в суспензії Зіннат при лікуванні пацієнтів з цукровим діабетом. 5 мл приготовленої суспензії Зіннат містять 0,25 ХЕ. Вплив на здатність керувати транспортними засобами та працювати з механізмами. Оскільки цефуроксиму аксетил може викликати запаморочення, необхідно попередити пацієнтів про запобіжні заходи при керуванні транспортним засобом або роботі з механізмами, що рухаються.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. Діюча речовина: Цефуроксиму аксетил1 – 300,72 мг (у перерахунку на цефуроксим) – 250 мг); Допоміжні речовини: Целюлоза мікрокристалічна2 - 95,03 мг; Кроскармеллоза натрію – 40,00 мг; Натрію лаурилсульфат – 4,50 мг; Олія рослинна гідрогенізована - 8,50 мг; Кремнію діоксид колоїдний – 1,25 мг; Маса ядра таблетки – 450,00 мг; Плівкова оболонка: Гіпромелоза – 7,40 мг; Пропіленгліколь - 0,44 мг; Метилпарагідроксибензоат – 0,07 мг; Пропілпарагідроксибензоат – 0,06 мг; Барвник Опаспрей – 2,03 мг; Номінальна маса плівкової оболонки – 10,0 мг; Склад барвника Опаспрей Білий: Гіпромелоза - 3,0%; Титану діоксид – 36,0%; Натрію бензоат – 0,1%. Маса таблетки – 460. 1 - кількість цефуроксиму аксетилу коригують залежно від чистоти використовуваної серії субстанції. 2 - кількість мікрокристалічної целюлози коректують для збереження постійної маси ядра. По 10 пігулок в А1/ПВХ-А1 блістері. По 1 блістеру разом з інструкцією із застосування в картонній пачці.Опис лікарської формиТаблетки овальної форми, двоопуклі, покриті плівковою оболонкою, білого або майже білого кольору, з одного боку яких вигравіровано "G ЕS7". На поперечному розрізі ядро білого чи майже білого кольору.Фармакотерапевтична групаАнтибактеріальний широкий спектр (бактерицидний).ФармакокінетикаВсмоктування Після прийому внутрішньо цефуроксиму аксетил повільно всмоктується із ШКТ і швидко гідролізується у слизовій оболонці тонкої кишки та крові з вивільненням цефуроксиму. Цефуроксим проникає через гематоенцефалічний бар'єр, плаценту і виділяється з грудним молоком. Цефуроксиму аксетил оптимально всмоктується за умови прийому препарату одразу після їди. Додатково для пігулок, покритих плівковою оболонкою. Cmax цефуроксиму (2,9 мг/л для дози 125 мг та 4,4 мг/л для дози 250 мг) спостерігаються приблизно через 2,4 години при прийомі препарату після їди. Додатково гранул для приготування суспензії для прийому всередину. Cmax цефуроксиму (2–3 мг/л для дози 125 мг та 4–6 мг/л для дози 250 мг) спостерігаються приблизно через 2–3 години при прийомі препарату після їди. Розподіл Зв'язок із білками плазми становить приблизно 33–50%. Метаболізм Цефуроксим не піддається метаболізму. Виведення T1/2 становить 1-1,5 год. Цефуроксим екскретується шляхом клубочкової фільтрації та канальцевої секреції. При одночасному введенні пробенециду AUC збільшується на 50%. Сироваткові концентрації цефуроксиму знижуються при діалізі.ФармакодинамікаЦефуроксиму аксетил є попередником цефуроксиму, який відноситься до цефалоспоринових антибіотиків ІІ покоління. Цефуроксим активний щодо широкого спектра збудників, включаючи штами, які продукують β-лактамази. Цефуроксим має стійкість до дії бактеріальних β-лактамаз, тому ефективний щодо ампіцилінрезистентних або амоксицилінрезистентних штамів. Бактерицидна дія цефуроксиму пов'язана з придушенням синтезу клітинної стінки бактерій внаслідок зв'язування з основними білками-мішенями. Цефуроксим зазвичай активний in vitro щодо наступних мікроорганізмів. Аероби грамнегативні: Haemophilus influenzae (в т.ч. ампіцилінрезистентні штами), Haemophilus parainfluenzae, Moraxella (Branhamella) catarrhalis, Neisseria gonorrhoeae (включаючи штами, що продукують і не продуціну); Escherichia coli, Klebsiella spp., Proteus mirabilis, Providencia spp. Аероби грампозитивні: Staphylococcus aureus (включаючи штами, що продукують пеніцилінозу, але виключаючи штами, Streptococcus pneumoniae, стрептококи групи В (Streptococcus agalactiae). Анаероби: грампозитивні та грамнегативні коки (включаючи види пологів Peptococcus spp. та Peptostreptococcus spp.), грампозитивні палички (включаючи види роду Clostridium spp., крім Clostridium difficile, Propionibacterium spp.), грамнегативні палички spp. .), грамнегативні спірохети (включаючи Borrelia spp.). До цефуроксиму нечутливі такі мікроорганізми. Clostridium difficile, Pseudomonas spp., Campylobacter spp., Acinetobacter calcoaceticus, Listeria monocytogenes, резистентні до метициліну штами Staphylococcus aureus та Staphylococcus epidermidis, Legionella spp. До цефуроксиму нечутливі деякі штами наступних пологів. Enterococcus (Streptococcus) faecalis, Morganella morganii, Proteus vulgaris, Enterobacter spp., Citrobacter spp., Serratia spp., Bacteroides fragilis.Показання до застосуванняЦефуроксиму аксетил є проліками пероральної форми антибіотика цефуроксиму з бактерицидною дією щодо широкого спектру грампозитивних та грамнегативних бактерій. Цефуроксим стійкий до дії β-лактамаз. Препарат показаний для лікування інфекційно-запальних захворювань, спричинених чутливими до цефуроксиму бактеріями: інфекції верхніх дихальних шляхів, ЛОР-органів, такі як середній отит, синусит, тонзиліт та фарингіт; інфекції нижніх дихальних шляхів, наприклад, пневмонія, гострий бактеріальний бронхіт та загострення хронічного бронхіту; інфекції сечовивідних шляхів, такі як пієлонефрит, цистит та уретрит; інфекції шкіри та м'яких тканин, наприклад фурункульоз, піодермія та імпетиго; гонорея: гострий неускладнений гонорейний уретрит та цервіцит; лікування бореліозу (хвороби Лайма) у ранній стадії та профілактика пізніх стадій даного захворювання у дорослих та дітей старше 12 років. Цефуроксим також випускається як натрієвої солі (препарат Зинацеф®) для парентерального введення. У межах проведення ступінчастої терапії рекомендовано перехід із парентеральної форми на пероральну форму цефуроксиму. Ступінчаста терапія показана в лікуванні пневмонії та при загостренні хронічного бронхіту.Протипоказання до застосуванняГіперчутливість до бета-лактамних антибіотиків (зокрема до цефалоспоринових антибіотиків, пеніцилінів та карбапенемів в анамнезі). Дитячий вік до 3-х років (для дітей з 3-х місяців до 3-х років слід застосовувати препарат Зіннат®, гранули для приготування суспензії для вживання). Слід бути обережним при застосуванні у пацієнтів з порушенням функції нирок; захворюваннями шлунково-кишкового тракту (у тому числі в анамнезі, а також при виразковому коліті); вагітних жінок, у період грудного вигодовування.Вагітність та лактаціяПрепарат Зіннат® слід використовувати у випадку, якщо потенційна користь для матері перевищує потенційний ризик для дитини. Експериментальних доказів ембріопатичних або тератогенних ефектів цефуроксиму аксетила немає, але так само, як і у разі застосування інших лікарських препаратів, треба бути обережними при призначенні його на ранніх термінах вагітності. Необхідно дотримуватися обережності при призначенні його матерям, що годують, оскільки препарат визначається в грудному молоці. Таблетки, покриті плівковою оболонкою, 125 мг та 250 мг. В алюмінієвому/ПВХ-алюмінієвому блістері 5 або 10 шт. 1 або 2 блістери у картонній пачці. Гранули для приготування суспензії для внутрішнього прийому, 125 мг/5 мл. У флаконах темного скла, запаяних мембраною і закритих пластмасовою кришкою, що нагвинчується, з пристроєм проти розкриття флакона дітьми. 1 фл. разом із мірною склянкою та мірною ложкою у картонній пачці.Побічна діяПобічні реакції при застосуванні цефуроксиму аксетилу зазвичай виражені незначно, короткочасні та оборотні. Небажані явища, представлені нижче, перераховані в залежності від анатомо-фізіологічної класифікації та частоти народження. Частота народження визначається таким чином: дуже часто — ≥1/10; часто – ≥1/100 та <1/10; нечасто – ≥1/1000 та <1/100; рідко – ≥1/10000 та <1/1000; дуже рідко - <1/10000, включаючи окремі випадки. Категорії частоти були сформовані на підставі клінічних досліджень препарату та післяреєстраційного спостереження. Інфекції: часто – суперінфекція грибами роду Candida. З боку кровотворної та лімфатичної систем: часто – еозинофілія; нечасто - хибнопозитивна проба Кумбса, тромбоцитопенія, лейкопенія (іноді важка); дуже рідко – гемолітична анемія. Цефалоспорини абсорбуються на поверхні клітинної мембрани еритроцитів, зв'язуючись з антитілами до цефалоспоринів, що призводить до хибнопозитивного результату проби Кумбса і в окремих випадках - гемолітичної анемії. З боку імунної системи: реакції гіперчутливості, включаючи: нечасто - шкірний висип; рідко - кропив'янка, свербіж; дуже рідко – лікарська лихоманка, сироваткова хвороба, анафілаксія. З боку нервової системи: часто головний біль, запаморочення. З боку шлунково-кишкового тракту: часто — шлунково-кишкові порушення, включаючи діарею, нудоту, біль у животі; нечасто - блювання; рідко – псевдомембранозний коліт. З боку печінки та жовчовивідних шляхів: часто – транзиторне підвищення активності печінкових ферментів (АЛТ, АСТ, ЛДГ); дуже рідко – жовтяниця (переважно холестатична), гепатит. З боку шкіри та підшкірно-жирової клітковини: дуже рідко – мультиформна еритема, синдром Стівенса-Джонсона, токсичний епідермальний некроліз.Взаємодія з лікарськими засобамиПрепарати, що зменшують кислотність шлункового соку, можуть знижувати біодоступність цефуроксиму при порівнянні з спостерігається після прийому препарату натще, а також нівелюють ефект підвищеного всмоктування препарату після їжі. Як і інші антибіотики, препарат Зіннат може впливати на мікрофлору кишечника, що призводить до зниження реабсорбції естрогенів і, як наслідок, зниження ефективності пероральних гормональних комбінованих контрацептивів. При проведенні фероціанідного тесту може спостерігатися помилково-негативний результат, тому для визначення рівня глюкози в крові та/або плазмі рекомендується використовувати глюкозооксидазний або гексокіназний методи. Препарат Зіннат не впливає на кількісне визначення креатиніну лужно-пікратним методом. Одночасний прийом з петлевими діуретиками уповільнює канальцеву секрецію, знижує нирковий кліренс, підвищує концентрацію у плазмі та збільшує T1/2 цефуроксиму. При одночасному прийомі з аміноглікозидами та діуретиками підвищується ризик виникнення нефротоксичних ефектів.Спосіб застосування та дозиСтандартний курс терапії становить 7 днів (може змінюватись від 5 до 10 днів). Для оптимального всмоктування препарат слід приймати після їди. Дорослі: Більшість інфекцій – 250 мг 2 рази на добу; Інфекції сечостатевих шляхів (цистит, уретрит) – 125 мг 2 рази на добу; Пієлонефрит – 250 мг 2 рази на добу; Легкі та середньотяжкі інфекції нижніх дихальних шляхів, наприклад, бронхіт – 250 мг 2 рази на добу; Тяжкіші інфекції нижніх дихальних шляхів або при підозрі на пневмонію - 500 мг 2 рази на добу; Неускладнена гонорея – одноразова доза 1 г; Бореліоз (хвороба Лайма) у дорослих та дітей старше 12 років – 500 мг 2 рази на добу протягом 20 днів. Ступінчаста терапія Цефуроксим випускається також у вигляді натрієвої солі (препарат Зінацеф®) для парентерального введення, що дозволяє послідовно призначати один і той же антибіотик, коли необхідний перехід з парентеральної на пероральну терапію. Препарат Зіннат® ефективний після парентерального застосування препарату Зінацеф® для лікування пневмонії та загострення хронічного бронхіту. Тривалість парентерального та перорального курсів лікування визначається ступенем тяжкості інфекції та клінічною картиною. Пневмонія Препарат Зінацеф® (цефуроксим у вигляді натрієвої солі) у дозі 1,5 г 2-3 рази на добу (внутрішньовенно або внутрішньом'язово) протягом 48-72 годин, потім препарат Зіннат® (цефуроксиму аксетил) внутрішньо у дозі 500 мг 2 рази на добу Добу протягом 7-10 днів. Загострення хронічного бронхіту Препарат Зінацеф® (цефуроксим у вигляді натрієвої солі) у дозі 750 мг 2-3 рази на добу (внутрішньовенно або внутрішньом'язово) протягом 48-72 годин, потім препарат Зіннат® (цефуроксиму аксетил) перорально у дозі 500 мг 2 рази на добу. протягом 5-10 днів. Діти з 3-х років: Більшість інфекцій – 125 мг (1 таблетка по 125 мг) 2 рази на добу. Максимальна добова доза становить 250 мг; Середній отит або тяжкі інфекції – 250 мг (1 таблетка по 250 мг або 2 таблетки по 125 мг) 2 рази на добу. Максимальна добова доза становить 500 мг. Таблетки препарату Зіннат® не можна розламувати та кришити. Тому дана лікарська форма не застосовується для лікування пацієнтів із труднощами ковтання, у тому числі маленьких дітей, які не можуть ковтнути цілу таблетку. Для дітей може бути призначений препарат Зіннат у формі гранул для приготування суспензії для прийому внутрішньо. Пацієнти з порушенням функції нирок Виведення цефуроксиму відбувається переважно нирками. Рекомендується знижувати дозу цефуроксиму у пацієнтів із вираженим порушенням функції нирок для компенсації уповільненого виведення (див. таблицю нижче). Кліренс креатиніну T1/2(годинник) Рекомендована доза > 30 мл/хв 1,4-2,4 Не потрібна корекція дози. 10-29 мл/хв 4,6 Стандартна разова доза кожні 24 години. < 10 мл/хв 16,8 Стандартна разова доза кожні 48 годин. Під час гемодіалізу 2-4 Наприкінці кожного сеансу діалізу слід приймати одну додаткову стандартну разову дозу. ПередозуванняСимптоми: підвищення збудливості мозку з розвитком судом. Лікування: симптоматичне. Сироваткові концентрації цефуроксиму знижуються при гемодіалізі та перитонеальному діалізі.Запобіжні заходи та особливі вказівкиОбережність слід виявляти при призначенні препарату пацієнтам з алергічною реакцією на бета-лактамні антибіотики в анамнезі. У процесі лікування необхідно контролювати функцію нирок, особливо у пацієнтів, які отримують препарат у високій дозі. У період прийому препарату Зіннат® можлива хибнопозитивна реакція сечі на глюкозу. Як і при використанні інших антибіотиків, тривалий прийом препарату Зіннат може призвести до надмірного зростання грибів роду Candida. Тривалий прийом може спричинити зростання інших резистентних мікроорганізмів (Enterococci та Clostridium difficile), що може вимагати припинення лікування. Псевдомембранозний коліт спостерігався при використанні антибіотиків широкого спектру дії, тому необхідно проводити диференціальну діагностику псевдомембранозного коліту у пацієнтів з тяжкою діареєю, що виникла під час або після лікування антибіотиками. Реакція Яриша-Герксгеймера спостерігалася при бореліозі (хвороба Лайма) при прийомі препарату Зіннат® та обумовлена бактерицидною активністю препарату щодо збудника захворювання на спірохети Borrelia burgdorferi. Пацієнти повинні бути поінформовані, що ці симптоми є типовим наслідком застосування антибіотиків при цій хворобі. Якщо клінічний ефект не досягається протягом 72 годин від початку лікування, парентеральний курс терапії має бути продовжено. Перед початком ступінчастої терапії слід отримати у довідниках інформацію щодо натрієвої солі цефуроксиму (препарат Зінацеф®). Таблетки препарату Зіннат® не можна розламувати та кришити. Тому дана лікарська форма не застосовується на лікування пацієнтів із труднощами ковтання, зокрема. маленьких дітей, які можуть проковтнути цілу таблетку. Гранули для приготування суспензії для внутрішнього прийому. Слід враховувати вміст сахарози в суспензії Зіннат при лікуванні пацієнтів з цукровим діабетом. 5 мл приготовленої суспензії Зіннат містять 0,25 ХЕ. Вплив на здатність керувати транспортними засобами та працювати з механізмами. Оскільки цефуроксиму аксетил може викликати запаморочення, необхідно попередити пацієнтів про запобіжні заходи при керуванні транспортним засобом або роботі з механізмами, що рухаються.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. Активна речовина: ацикловір 200 мг. Допоміжні речовини: лактози моногідрат, крохмалю натрію гликолат, повідон К30, магнію стеарат, целюлоза мікрокристалічна. 5 штук. - упаковки осередкові контурні (5) - пачки картонні.Опис лікарської формиПігулки білі, круглі, двоопуклі, з написом "GXCL3" з одного боку.Фармакотерапевтична групаПротивірусний препарат, синтетичний аналог пуринового нуклеозиду, який має здатність інгібувати in vitro та in vivo реплікацію вірусів Herpes simplex типу 1 та 2, вірусу Varicella zoster, вірусу Епштейна-Барра (EBV) та цитомегаловірусу (CMV). У культурі клітин ацикловір має найбільш виражену противірусну активність щодо Herpes simplex типу 1, далі в порядку зменшення активності слідують: Herpes simplex типу 2, Varicella zoster, EBV і CMV. Дія ацикловіру на віруси має високовиборчий характер. Ацикловір не є субстратом для ферменту тимідинкінази неінфікованих клітин, тому він малотоксичний для клітин ссавців. Тімідинкіназа клітин, інфікованих вірусами Herpes simplex типу 1 і 2, Varicella zoster, EBV і CMV, перетворює ацикловір на ацикловіру монофосфат - аналог нуклеозиду, який потім послідовно перетворюється на дифосфат і трифосфат під дією клітинних ферментів. Включення ацикловіру трифосфату в ланцюжок вірусної ДНК та подальший обрив ланцюга блокують подальшу реплікацію вірусної ДНК. У пацієнтів з вираженим імунодефіцитом тривалі або повторні курси терапії ацикловіром можуть призводити до утворення резистентних штамів, тому подальше лікування ацикловіром може бути неефективним. У більшості виділених штамів зі зниженою чутливістю до ацикловіру відзначалося відносно низький вміст вірусної тимідинкінази, порушення структури вірусної тимідинкінази або ДНК-полімерази. Вплив ацикловіру на штами вірусу Herpes simplex in vitro також може призводити до утворення менш чутливих до нього штамів. Не встановлено кореляцію між чутливістю штамів вірусу Herpes simplex до ацикловіру in vitro та клінічною ефективністю препарату.ФармакокінетикаВсмоктування При прийомі внутрішньо ацикловір лише частково абсорбується із кишечника. При прийомі 200 мг ацикловіру кожні 4 години середня CSSmax у плазмі становила 3.1 мкмоль (0.7 мкг/мл), а середня CSSmin - 1.8 мкмоль (0.4 мкг/мл). При прийомі 400 мг і 800 мг ацикловіру кожні 4 години CSSmax становила 5.3 мкмоль (0.6 мкмоль (0.6 мкмоль) (0.6 мкмоль). мл) відповідно. Розподіл Концентрація ацикловіру в спинномозковій рідині становить приблизно 50% його плазмової концентрації. Ацикловір незначною мірою (9-33%) зв'язується з білками плазми. Метаболізм та виведення Основним метаболітом ацикловіру є 9-карбоксиметокси-метилгуанін, частку якого в сечі припадає близько 10-15% від введеної дози препарату. T1/2 становить 2.5-3.3 год. Більшість препарату виводиться нирками в незміненому вигляді. Нирковий кліренс ацикловіру значно перевищує кліренс креатиніну, що свідчить про виведення ацикловіру не лише за допомогою клубочкової фільтрації, а й канальцевої секреції. При призначенні ацикловіру через 1 годину після прийому 1 г пробенециду T1/2 та AUC збільшувалися на 18 та 40% відповідно. Фармакокінетика в особливих клінічних випадках У пацієнтів із хронічною нирковою недостатністю T1/2 ацикловіру становив у середньому 19.5 год; при проведенні гемодіалізу відповідно 5.7 год, а концентрація ацикловіру в плазмі знижувалася приблизно на 60%. У людей похилого віку кліренс ацикловіру з віком знижується паралельно зі зниженням кліренсу креатиніну, проте T1/2 ацикловіру змінюється незначно. При одночасному введенні ацикловіру та зидовудину ВІЛ-інфікованим пацієнтам фармакокінетичні характеристики обох препаратів практично не змінювалися.Клінічна фармакологіяПротивірусний препарат.Показання до застосуванняЛікування інфекцій шкіри та слизових оболонок, викликаних вірусом Herpes simplex типу 1 та 2, включаючи первинний та рецидивуючий генітальний герпес; профілактика рецидивів інфекцій, спричинених вірусом Herpes simplex типу 1 та 2, у пацієнтів із нормальним імунним статусом; профілактика інфекцій, спричинених вірусом Herpes simplex типу 1 та 2, у пацієнтів з імунодефіцитом; лікування інфекцій, викликаних вірусом Varicella zoster (вітряної віспи та оперізувального герпесу); лікування пацієнтів з тяжким імунодефіцитом, головним чином з ВІЛ-інфекцією (число клітин CD4+<200/мкл), з ранніми клінічними проявами ВІЛ-інфекції та з розгорнутою клінічною картиною СНІД), які перенесли трансплантацію кісткового мозку.Протипоказання до застосуванняПідвищена чутливість до ацикловіру чи валацикловіру. З обережністю призначають при дегідратації та нирковій недостатності.Вагітність та лактаціяПризначення Зовіраксу при вагітності та в період лактації (грудного вигодовування) потребує обережності та можливе лише після оцінки передбачуваної користі для матері та потенційного ризику для плода та дитини. Не виявлено збільшення кількості вроджених дефектів у дітей, матері яких отримували Зовіракс під час вагітності порівняно із загальною популяцією. Після прийому Зовіраксу внутрішньо в дозі 200 мг 5 разів на добу ацикловір визначався у грудному молоці в концентраціях, що становлять 0.6-4.1% від плазмових концентрацій. При таких концентраціях у грудному молоці діти, які перебувають на грудному вигодовуванні, можуть отримувати ацикловір у дозі до 300 мкг/кг/добу. Застосування у дітей Лікування та профілактика інфекцій, спричинених вірусами Herpes simplex, у дітей з імунодефіцитом віком від 2 років і старше – такі ж дози, як для дорослих; у віці молодше 2 років – половину дози для дорослих. Для лікування вітряної віспи дітям віком від 6 років препарат призначають у разовій дозі 800 мг; від 2 до 6 років – 400 мг; молодше 2 років – 200 мг. Кратність прийому 4 рази на добу. Більш точно разову дозу можна визначити з розрахунку 20 мг/кг маси тіла (але не більше 800 мг). Курс лікування становить 5 днів. Дані про застосування Зовіраксу для профілактики рецидивів інфекцій, спричинених вірусами Herpes simplex, та при лікуванні оперізувального герпесу у дітей із нормальними показниками імунітету відсутні. Згідно з наявними дуже обмеженими відомостями для лікування дітей старше 2 років з вираженим імунодефіцитом можна застосовувати такі ж дози Зовіраксу, як для лікування дорослих.Побічна діяЗ боку травної системи: нудота, блювання, діарея, біль у животі; рідко – оборотне підвищення рівня білірубіну та активності печінкових ферментів. З боку системи кровотворення: дуже рідко – анемія, лейкопенія, тромбоцитопенія. З боку сечовивідної системи: рідко – підвищення рівня сечовини та креатиніну в крові; дуже рідко – гостра ниркова недостатність. З боку центральної нервової системи: головний біль; рідко - оборотні неврологічні порушення, такі як запаморочення, сплутаність свідомості, галюцинації, сонливість, судоми, кома. Зазвичай, ці побічні ефекти спостерігалися у пацієнтів з нирковою недостатністю, які приймали препарат у дозах, що перевищують рекомендовані. Алергічні реакції: висипання, фотосенсибілізація, кропив'янка, свербіж; рідко – задишка, ангіоневротичний набряк, анафілаксія. Інші: швидка стомлюваність; рідко – швидке дифузне випадання волосся. Оскільки такий тип алопеції спостерігається при різних захворюваннях та при терапії багатьма лікарськими засобами, зв'язок її з прийомом ацикловіру не встановлено. У пацієнтів, які отримували антиретровірусні препарати, додатковий прийом Зовіраксу не викликав значного посилення токсичних ефектів.Взаємодія з лікарськими засобамиКлінічно значимих взаємодій Зовіраксу з іншими лікарськими засобами не відзначалося. Блокатори кальцієвих каналів та циметидин збільшують AUC ацикловіру та знижують його нирковий кліренс (корекція режиму дозування Зовіраксу не потрібна). При одночасному застосуванні Зовіраксу з препаратами, що виводяться шляхом активної канальцевої секреції, можливе підвищення концентрації активних речовин або їх метаболітів у плазмі (необхідна обережність при призначенні таких комбінацій). Поєднане застосування ацикловіру та мікофенолату мофенілу, імунодепресанту, що застосовується при трансплантації органів, призводить до підвищення показника AUC ацикловіру та неактивного метаболіту мікофенолату мофенілу.Спосіб застосування та дозиДорослим для лікування інфекцій, спричинених вірусом Herpes simplex типу 1 та 2, рекомендована доза Зовіраксу становить 200 мг 5 разів на добу кожні 4 години (за винятком періоду нічного сну). Зазвичай курс лікування становить 5 днів, але може бути продовжений при тяжких первинних інфекціях. При вираженому імунодефіциті (наприклад, після трансплантації кісткового мозку) або при порушенні абсорбції з кишечника доза Зовіраксу для внутрішнього застосування може бути збільшена до 400 мг 5 разів на добу. Лікування необхідно розпочинати якомога раніше після виникнення інфекції; при рецидивах препарат рекомендується призначати вже у продромальному періоді або з появою перших елементів висипу. Для профілактики рецидивів інфекцій, спричинених вірусом Herpes simplex типу 1 та 2, у пацієнтів із нормальним імунним статусом рекомендована доза Зовіраксу становить 200 мг 4 рази на добу (кожні 6 годин). Багатьом пацієнтам підходить зручніша схема терапії: по 400 мг 2 рази на добу (кожні 12 год). У ряді випадків виявляються ефективними нижчі дози Зовіраксу: по 200 мг 3 рази на добу (кожні 8 годин) або 2 рази на добу (кожні 12 годин). Лікування Зовіраксом слід періодично переривати на 6-12 місяців для виявлення можливих змін протягом захворювання. Для профілактики виникнення інфекцій, що викликаються вірусом Herpes simplex типу 1 і 2, у пацієнтів з імунодефіцитом рекомендована доза Зовіраксу становить 200 мг 4 рази на добу (кожні 6 годин). При вираженому імунодефіциті (наприклад, після трансплантації кісткового мозку) або при порушенні абсорбції з кишечника доза Зовіраксу для внутрішнього застосування може бути збільшена до 400 мг 5 разів на добу. Тривалість профілактичного курсу терапії визначається тривалістю періоду існування ризику інфікування. Для лікування вітряної віспи та оперізувального герпесу рекомендована доза Зовіраксу становить 800 мг 5 разів на добу, препарат приймають кожні 4 години, за винятком періоду нічного сну. Курс лікування становить 7 днів. Препарат слід призначати якнайшвидше після початку інфекції, т.к. у цьому випадку лікування ефективніше. Для лікування пацієнтів з вираженим імунодефіцитом рекомендована доза Зовіраксу становить 800 мг 4 рази на добу (кожні 6 годин). Пацієнтам, які перенесли трансплантацію кісткового мозку, перед призначенням Зовіраксу внутрішньо зазвичай рекомендується проводити курс внутрішньовенної терапії ацикловіром протягом 1 міс. При проведенні клінічних досліджень максимальна тривалість курсу лікування реципієнтів трансплантату кісткового мозку становила 6 місяців (з 1-го по 7-й місяць після трансплантації). У пацієнтів з розгорнутою клінічною картиною ВІЛ-інфекції курс лікування Зовіраксом становив 12 міс, проте є підстави вважати, що такі пацієнти можуть мати ефективніші триваліші курси терапії. Лікування та профілактика інфекцій, спричинених вірусами Herpes simplex, у дітей з імунодефіцитом віком від 2 років і старше – такі ж дози, як для дорослих; у віці молодше 2 років – половину дози для дорослих. Для лікування вітряної віспи дітям віком від 6 років препарат призначають у разовій дозі 800 мг; від 2 до 6 років – 400 мг; молодше 2 років – 200 мг. Кратність прийому 4 рази на добу. Більш точно разову дозу можна визначити з розрахунку 20 мг/кг маси тіла (але не більше 800 мг). Курс лікування становить 5 днів. Дані про застосування Зовіраксу для профілактики рецидивів інфекцій, спричинених вірусами Herpes simplex, та при лікуванні оперізувального герпесу у дітей із нормальними показниками імунітету відсутні. Згідно з наявними дуже обмеженими відомостями для лікування дітей старше 2 років з вираженим імунодефіцитом можна застосовувати такі ж дози Зовіраксу, як для лікування дорослих. При призначенні Зовіраксу пацієнтам похилого віку слід враховувати можливість зниження кліренсу ацикловіру паралельно зі зниженням кліренсу креатиніну. За наявності ознак ниркової недостатності необхідно вирішити питання зниження дози Зовіраксу. Пацієнти похилого віку повинні отримувати достатню кількість рідини на фоні прийому Зовіраксу у високих дозах. У пацієнтів з нирковою недостатністю прийом ацикловіру внутрішньо у рекомендованих дозах з метою лікування та профілактики інфекцій, що викликаються вірусами Herpes simplex, не призводить до кумуляції препарату до концентрацій, що перевищують встановлені безпечні рівні. Однак у пацієнтів з КК менше 10 мл/хв дозу Зовіраксу рекомендується знижувати до 200 мг 2 рази на добу (кожні 12 год). Для лікування вітряної віспи, оперізувального герпесу, а також для лікування пацієнтів з вираженим імунодефіцитом при КК менше 10 мл/мін рекомендовані дози Зовіраксу становлять 800 мг 2 рази на добу кожні 12 годин; при КК 10-25 мл/хв 800 мг 3 рази на добу кожні 8 год. Зовіракс таблетки можна приймати під час їжі, оскільки їда не порушує значною мірою його абсорбцію. Таблетки слід запивати повною склянкою води.ПередозуванняПри випадковому одноразовому прийомі ацикловіру в дозах до 20 г токсичні ефекти не зареєстровані. Симптоми: порушення з боку шлунково-кишкового тракту (нудота, блювання) та неврологічні порушення (головний біль та сплутаність свідомості); іноді – задишка, діарея, порушення функції нирок, летаргія, судоми, кома. Лікування: ретельне медичне спостереження для виявлення можливих симптомів інтоксикації. Можливе застосування гемодіалізу.Запобіжні заходи та особливі вказівкиПацієнти, які приймають внутрішньо Зовіракс у високих дозах, повинні отримувати достатню кількість рідини.Умови відпустки з аптекЗа рецептомВідео на цю тему
739,00 грн
700,00 грн
Склад, форма випуску та упаковкаЛіофілізат - 1 фл. Активна речовина: ацикловір 250 мг. допоміжні речовини: гідроксид натрію. 250 мг – флакони скляні (5) – лотки пластмасові (1) – пачки картонні.Опис лікарської формиЛіофілізат для приготування розчину для інфузій у вигляді порошку білого або майже білого кольору, гігроскопічного або спеклої маси (пористий коржик).Фармакотерапевтична групаПротивірусний препарат, синтетичний аналог пуринового нуклеозиду, який має здатність інгібувати in vitro та in vivo реплікацію вірусів Herpes simplex типу 1 та 2, вірусу Varicella zoster, вірусу Епштейна-Барра (EBV) та цитомегаловірусу (CMV). У культурі клітин ацикловір має найбільш виражену противірусну активність щодо Herpes simplex типу 1, далі в порядку зменшення активності слідують: Herpes simplex типу 2, Varicella zoster, EBV і CMV. Дія ацикловіру на віруси має високовиборчий характер. Ацикловір не є субстратом для ферменту тимідинкінази неінфікованих клітин, тому він малотоксичний для клітин ссавців. Тімідинкіназа клітин, інфікованих вірусами Herpes simplex типу 1 і 2, Varicella zoster, EBV і CMV, перетворює ацикловір на ацикловіру монофосфат - аналог нуклеозиду, який потім послідовно перетворюється на дифосфат і трифосфат під дією клітинних ферментів. Включення ацикловіру трифосфату в ланцюжок вірусної ДНК та подальший обрив ланцюга блокують подальшу реплікацію вірусної ДНК. У пацієнтів з вираженим імунодефіцитом тривалі або повторні курси терапії ацикловіром можуть призводити до утворення резистентних штамів, тому подальше лікування ацикловіром може бути неефективним. У більшості виділених штамів зі зниженою чутливістю до ацикловіру відзначалося відносно низький вміст вірусної тимідинкінази, порушення структури вірусної тимідинкінази або ДНК-полімерази. Вплив ацикловіру на штами вірусу Herpes simplex in vitro також може призводити до утворення менш чутливих до нього штамів. Не встановлена кореляція між чутливістю штамів вірусу Herpes simplex до ацикловіру in vitro та клінічною ефективністю препарату.ФармакокінетикаРозподіл У дорослих середні Cmax ацикловіру через 1 годину після інфузії в дозі 2.5 мг/кг, 5 мг/кг, 10 мг/кг та 15 мг/кг становили 22.7 мкмоль (5.1 мкг/мл), 43.6 мкмоль (9.8 мкмоль) 92 мкмоль (20.7 мкг/мл) та 105 мкмоль (23.6 мкг/мл) відповідно. Cmin препарату у плазмі через 7 годин після інфузії дорівнювала відповідно 2.2 мкмоль (0.5 мкг/мл), 3.1 мкмоль (0.7 мкг/мл), 10.2 мкмоль (2.3 мкг/мл) та 8.8 мкмоль (мл). Концентрація ацикловіру у спинномозковій рідині становить приблизно 50% його плазмової концентрації. Ацикловір незначною мірою пов'язується з білками плазми (9-33%). Виведення У дорослих після внутрішньовенного введення ацикловіру T1/2 з плазми становить близько 2.9 год. Більшість препарату виводиться нирками у незміненому вигляді. Нирковий кліренс ацикловіру значно перевищує кліренс креатиніну, що свідчить про виведення ацикловіру за допомогою клубочкової фільтрації, а й канальцевої секреції. Основним метаболітом ацикловіру є 9-карбоксиметокси-метилгуанін, частку якого в сечі припадає близько 10-15% введеної дози препарату. При призначенні ацикловіру через 1 годину після прийому 1 г пробенециду T1/2ацикловіру та AUC збільшувалися на 18 та 40% відповідно. Фармакокінетика в особливих клінічних випадках У дітей старше 1 року величина Cmax та Cmin, що відповідає такій у дорослих, спостерігалася при введенні Зовіраксу у дозі 250 мг/м2 замість 5 мг/кг (доза для дорослих) та у дозі 500 мг/м2 замість 10 мг/кг (доза для дорослих). У новонароджених (від 0 до 3 міс), яким ацикловір вводився у вигляді інфузії тривалістю більше 1 год кожні 8 год, Cmax становила 61.2 мкмоль (13.8 мкг/мл), a Cmin дорівнювала 10.1 мкмоль (2.3 мкг) / 2 - 3.8 год. У осіб похилого віку кліренс ацикловіру з віком знижується паралельно зі зменшенням кліренсу креатиніну, проте T1/2 ацикловіру незначно змінюється. У пацієнтів з хронічною нирковою недостатністю T1/2 ацикловіру становив у середньому 19.5 год, а при проведенні гемодіалізу T1/2 у середньому становив 5.7 год концентрація ацикловіру в плазмі знижувалася приблизно на 60%.Клінічна фармакологіяПротивірусний препарат.Показання до застосуванняЛікування інфекцій шкіри та слизових оболонок, викликаних вірусом Herpes simplex типу 1 та 2, включаючи первинний та рецидивуючий генітальний герпес; профілактика рецидивів інфекцій, спричинених вірусом Herpes simplex типу 1 та 2, у пацієнтів із нормальним імунним статусом; профілактика інфекцій, спричинених вірусом Herpes simplex типу 1 та 2, у пацієнтів з імунодефіцитом; лікування інфекцій, викликаних вірусом Varicella zoster (вітряної віспи та оперізувального герпесу); лікування пацієнтів з тяжким імунодефіцитом, головним чином з ВІЛ-інфекцією (число клітин CD4+<200/мкл), з ранніми клінічними проявами ВІЛ-інфекції та з розгорнутою клінічною картиною СНІД), які перенесли трансплантацію кісткового мозку.Протипоказання до застосуванняПідвищена чутливість до ацикловіру чи валацикловіру. З обережністю призначають при дегідратації та нирковій недостатності.Вагітність та лактаціяПризначення Зовіраксу при вагітності та в період лактації (грудного вигодовування) потребує обережності та можливе лише після оцінки передбачуваної користі для матері та потенційного ризику для плода та дитини. Не виявлено збільшення кількості вроджених дефектів у дітей, матері яких отримували Зовіракс під час вагітності порівняно із загальною популяцією. Після прийому Зовіраксу внутрішньо в дозі 200 мг 5 разів на добу ацикловір визначався у грудному молоці в концентраціях, що становлять 0.6-4.1% від плазмових концентрацій. При таких концентраціях у грудному молоці діти, які перебувають на грудному вигодовуванні, можуть отримувати ацикловір у дозі до 300 мкг/кг/добу. Застосування у дітей Лікування та профілактика інфекцій, спричинених вірусами Herpes simplex, у дітей з імунодефіцитом віком від 2 років і старше – такі ж дози, як для дорослих; у віці молодше 2 років – половину дози для дорослих. Для лікування вітряної віспи дітям віком від 6 років препарат призначають у разовій дозі 800 мг; від 2 до 6 років – 400 мг; молодше 2 років – 200 мг. Кратність прийому 4 рази на добу. Більш точно разову дозу можна визначити з розрахунку 20 мг/кг маси тіла (але не більше 800 мг). Курс лікування становить 5 днів. Дані про застосування Зовіраксу для профілактики рецидивів інфекцій, спричинених вірусами Herpes simplex, та при лікуванні оперізувального герпесу у дітей із нормальними показниками імунітету відсутні. Згідно з наявними дуже обмеженими відомостями для лікування дітей старше 2 років з вираженим імунодефіцитом можна застосовувати такі ж дози Зовіраксу, як для лікування дорослих.Побічна діяЗ боку травної системи: нудота, блювання, оборотне підвищення рівня білірубіну та активності печінкових ферментів; дуже рідко – гепатит, жовтяниця. З боку системи кровотворення: анемія, лейкопенія та тромбоцитопенія. З боку сечовидільної системи: рідко – підвищення рівня сечовини та креатиніну в крові, що пов'язано з величиною Cmax та станом водного балансу пацієнта. Щоб уникнути подібних явищ, слід вводити препарат у вигляді повільної інфузії протягом 1 години та підтримувати водний баланс пацієнтів. Виниклі на тлі терапії Зовіраксом ознаки ниркової недостатності зазвичай швидко усуваються при регідратації пацієнтів та/або зменшенні дози препарату або його відміні. Прогресування до гострої ниркової недостатності відбувається у виняткових випадках. З боку ЦНС: оборотні неврологічні порушення, такі як сплутаність свідомості, галюцинації, збудження, тремор, сонливість, психоз, судоми та кома (зазвичай у схильних пацієнтів). Алергічні реакції: висипання, фотосенсибілізація, кропив'янка, свербіж, лихоманка; рідко – задишка, ангіоневротичний набряк, анафілаксія. Місцеві реакції: важкі запальні реакції, що призводять до некрозу, спостерігалися під час потрапляння розчину Зовіраксу під шкіру.Взаємодія з лікарськими засобамиКлінічно значимих взаємодій Зовіраксу з іншими лікарськими засобами не відзначалося. Блокатори кальцієвих каналів та циметидин збільшують AUC ацикловіру та знижують його нирковий кліренс (корекція режиму дозування Зовіраксу не потрібна). При одночасному застосуванні Зовіраксу з препаратами, що виводяться шляхом активної канальцевої секреції, можливе підвищення концентрації активних речовин або їх метаболітів у плазмі (необхідна обережність при призначенні таких комбінацій). Поєднане застосування ацикловіру та мікофенолату мофенілу, імунодепресанту, що застосовується при трансплантації органів, призводить до підвищення показника AUC ацикловіру та неактивного метаболіту мікофенолату мофенілу.Спосіб застосування та дозиПрепарат призначений для внутрішньовенного інфузійного введення. Дорослим для лікування інфекцій, спричинених вірусами Herpes simplex (за винятком герпетичного енцефаліту) та Varicella zoster, препарат призначають у дозі 5 мг/кг маси тіла кожні 8 год. Для лікування інфекцій, спричинених вірусом Varicella zoster, та герпетичного енцефаліту у пацієнтів з імунодефіцитом проводять внутрішньовенні інфузії у дозі 10 мг/кг маси тіла кожні 8 годин (при нормальній функції нирок). Для профілактики цитомегаловірусної інфекції при трансплантації кісткового мозку препарат застосовують у дозі 500 мг/м 2 поверхні тіла 3 рази на добу з інтервалом 8 год. Тривалість лікування – від 5 днів до трансплантації та до 30 днів після трансплантації. У пацієнтів з ожирінням рекомендуються ті ж дози, що у пацієнтів із нормальною масою тіла. При призначенні внутрішньовенних інфузій Зовіраксу пацієнтам з нирковою недостатністю слід скоригувати режим дозування відповідно до зниження кліренсу креатиніну. Кліренс креатиніну Рекомендовані дози 25-50 мл/хв 5-10 мг/кг або 500 мг/м 2 кожні 12 год. 10-25 мл/хв 5-10 мг/кг або 500 мг/м 2 кожні 24 год. 0 (анурія) – 10 мл/хв При безперервному амбулаторному перитонеальному діалізі: 2.5-5 мг/кг або 250 мг/м 2 кожні 24 год . При гемодіалізі: 2.5-5 мг/кг або 250 мг/м 2 кожні 24 години та після діалізу. Дітям віком від 3 місяців до 12 років дози Зовіраксу для внутрішньовенної інфузії встановлюються залежно від площі поверхні тіла. У новонароджених режим дозування встановлюють у залежності від маси тіла; при інфекціях, спричинених вірусом Herpes simplex типу 1 та 2, рекомендована доза становить 10 мг/кг кожні 8 год. Тривалість лікування герпетичного енцефаліту та інфекціях, спричинених вірусом Herpes simplex, у новонароджених зазвичай становить 10 днів. При інфекціях, спричинених вірусами Herpes simplex (крім герпетичного енцефаліту) та Varicella zoster, препарат вводять у дозі 250 мг/м 2 кожні 8 год. Для лікування герпетичного енцефаліту та інфекцій, спричинених вірусом Varicella zoster, у дітей з імунодефіцитом препарат призначають у дозі 500 мг/м 2 кожні 8 годин (при нормальній функції нирок). Обмежені дані дозволяють припускати, що для профілактики цитомегаловірусної інфекції у дітей віком від 2 років, які зазнали трансплантації кісткового мозку, Зовіракс можна вводити в дозах, рекомендованих для дорослих. У дітей із зниженою функцією нирок потрібна корекція дози відповідно до ступеня ниркової недостатності. У пацієнтів похилого віку зі зниженим кліренсом креатиніну слід розглянути питання зниження дози. Курс лікування Зовіраксом у вигляді внутрішньовенних інфузій зазвичай становить 5 днів, але може змінюватися залежно від стану пацієнта та відповіді на терапію. Тривалість профілактичного застосування Зовіраксу у вигляді внутрішньовенних інфузій визначається тривалістю періоду існування ризику інфікування. Правила приготування та введення розчину Рекомендовану дозу Зовіраксу слід вводити у вигляді повільної внутрішньовенної інфузії протягом 1 год. Використовуються такі обсяги води для ін'єкцій або розчину натрію хлориду для ін'єкцій (0.9%) для приготування розчину Зовіраксу з вмістом 1 мл отриманого розчину 25 мг ацикловіру. Доза Зовіраксу в 1 ампулі (мг) Об'єм розчину для розведення (мл) 125 5 250 10 500 20 Рекомендований об'єм розчину для розведення необхідно додати в ампулу з порошком Зовіраксу та обережно збовтати доти, доки вміст ампули повністю не розчиниться. Отриманий після розведення розчин Зовіраксу можна вводити за допомогою спеціального інфузійного насоса, що регулює швидкість введення препарату. Можливий інший спосіб введення, при цьому приготовлений розчин Зовіраксу розбавляється до одержання концентрації ацикловіру, що не перевищує 5 мг/мл (0,5%). Для цього необхідно додати приготований розчин до вибраного інфузійного розчину, який рекомендується нижче, і добре збовтати для повного змішування розчинів. Для дітей та новонароджених, яким необхідно вводити мінімальні обсяги розчинів, рекомендується додавати 4 мл приготовленого розчину Зовіраксу (100 мг ацикловіру) до 20 мл розчинника. Для дорослих рекомендується використовувати інфузійні розчини в упаковках по 100 мл, навіть якщо це дасть концентрацію ацикловіру значно нижче 0.5%. Таким чином, інфузійний розчин об'ємом 100 мл можна використовувати для введення будь-якої дози ацикловіру між 250 мг та 500 мг (10 та 20 мл розведеного розчину). Для доз між 500 і 1000 мг ацикловіру повинен бути використаний другий інфузійний розчин цього об'єму. Зовіракс для внутрішньовенних інфузій сумісний з наступними інфузійними розчинами і залишається при розведенні ними стабільним протягом 12 годин при кімнатній температурі (від 15° до 25°С): 0.45% і 0.9% розчини натрію хлориду для внутрішньовенних інфузій; 0.18% розчин натрію хлориду та 4% розчин глюкози для внутрішньовенних інфузій; 0.45% розчин натрію хлориду та 2.5% розчин глюкози для внутрішньовенних інфузій; розчин Хартмана. Оскільки до складу розчинів не включений жодний антибактеріальний консервант, розчинення та розведення мають проводитися повністю в асептичних умовах безпосередньо перед введенням препарату. Невикористаний розчин знищується. При помутнінні розчину або випаданні кристалів його слід знищити.ПередозуванняСимптоми: підвищення рівня сироваткового креатиніну, азоту сечовини, ниркова недостатність. Неврологічні симптоми включають сплутаність свідомості, галюцинації, збудження, судоми та кому. Лікування: проводять симптоматичну терапію. Показано проведення гемодіалізу.Запобіжні заходи та особливі вказівкиУ пацієнтів з герпетичним енцефалітом, які отримують Зовіракс у високих дозах, необхідно контролювати функцію нирок (особливо при дегідратації або при початковому порушенні нирок). З обережністю та під контролем функції нирок слід застосовувати Зовіракс одночасно з препаратами, що порушують функцію нирок (наприклад, циклоспорин, такролімус). Приготовлений розчин Зовіраксу має рН=11, тому його не можна застосовувати внутрішньо.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковка100 г крему містить: Активної речовини: ацикловір 5 г Допоміжні речовини: полоксамер 407 - 1 г, цетостеариловий спирт - 6.75 г, парафін білий м'який - 11.5 г, натрію лаурилсульфат - 0.75 мг, парафін рідкий - 5 г, гліцерол моностеарат - 0.75 г, 000, 4. , диметикон – 1 г, вода очищена – до 100 г.Опис лікарської формиКрем для зовнішнього застосування білого або майже білого кольору, однорідний, без дрібних, великих та сторонніх частинок, без ознак розшарування.ХарактеристикаПротивірусний засібФармакотерапевтична групаПротивірусний препарат для зовнішнього та місцевого застосування. Ацикловір активний щодо Herpes simplex 1 та 2 типів, вірусу Varicella zoster, вірусу Епштейн-Барра та цитомегаловірусів. Тімідинкіназа інфікованих вірусом клітин через ряд послідовних реакцій активно перетворює ацикловір на моно-, ді-і трифосфат ацикловіру. Останній взаємодіє з вірусною ДНК-полімеразою та вбудовується в ДНК, яка синтезується для нових вірусів. Таким чином, формується "дефектна" вірусна ДНК, що призводить до придушення реплікації нових поколінь вірусів.ФармакокінетикаПри повторному застосуванні крему системна абсорбція є мінімальною.ІнструкціяПрепарат рекомендується наносити 5 разів на добу (приблизно кожні 4 години) тонким шаром на уражені ділянки, що межують з ними, шкіри та слизових оболонок. Тривалість лікування – не менше 4 днів. У разі відсутності загоєння лікування може бути продовжено до 10 днів. У разі збереження симптомів захворювання більше 10 днів слід проконсультуватися з лікарем. Крем наносять або ватним тампоном або чистими руками, щоб уникнути додаткового інфікування уражених ділянок.Показання до застосуванняІнфекції шкіри та слизових оболонок, спричинені вірусом Herpes simplex типів 1 та 2, у т.ч. герпес губ.Протипоказання до застосуванняПідвищена чутливість до ацикловіру та інших компонентів препарату.Вагітність та лактаціяАдекватних та строго контрольованих клінічних досліджень безпеки застосування препарату при вагітності не проводилося. Застосування показано лише у випадках, коли передбачувана користь матері перевищує потенційний ризик для плода.Побічна діяМісцеві реакції: іноді - короткочасне почервоніння, свербіж, лущення, печіння або поколювання на ділянках нанесення препарату. Алергічні реакції: рідко – алергічний дерматит (частіше пов'язаний із реакцією на допоміжні речовини); у поодиноких випадках – набряк Квінке.Взаємодія з лікарськими засобамиВзаємодії препарату Зовіракс з іншими лікарськими засобами не виявлено.ПередозуванняДаних про передозування препарату Зовіракс немає.Запобіжні заходи та особливі вказівкиУмови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковка1 г крему містить: Активні речовини: ацикловір 50 мг, гідрокортизон 10 мг Допоміжні речовини: парафін рідкий – 56.5 мг, парафін м'який білий – 100 мг, ізопропілміристат – 150 мг, натрію лаурилсульфат – 8 мг, цетостеариловий спирт – 67.5 мг, полоксамер 188 – 10 мг, пропіленгліколь 4 . , натрію гідроксид – 0.6 мг qs до досягнення pH, хлористоводнева кислота – qs до досягнення pH, вода очищена – qs до 1000 мг.Опис лікарської формиКрем для зовнішнього застосування однорідний, білий або білий з жовтуватим відтінком кольору.ХарактеристикаПротивірусний засіб для місцевого застосуванняФармакотерапевтична групаКомбінований препарат, містить ацикловір та гідрокортизон. Ацикловір активний щодо Herpes simplex 1 та 2 типів, вірусу Varicella zoster, вірусу Епштейна-Барр та цитомегаловірусів. Тімідинкіназа інфікованих вірусом клітин через ряд послідовних реакцій активно перетворює ацикловір на моно-, ді-і трифосфат ацикловіру. Останній взаємодіє з вірусною ДНК-полімеразою та вбудовується в ДНК, яка синтезується для нових вірусів. Таким чином, формується "дефектна" вірусна ДНК, що призводить до придушення реплікації нових поколінь вірусів. Гідрокортизон відноситься до слабоактивних глюкокортикостероїдів. При зовнішньому та місцевому застосуванні терапевтична активність гідрокортизону обумовлена протизапальною, протисвербіжною, протиалергічною та антиексудативною (завдяки вазоконстрикторному ефекту) дією. В результаті комбінації противірусної дії, що надається ацикловіром, та протизапальної дії, що надається гідрокортизоном, препарат Зовіракс® Дуо-Актив попереджає утворення елементів везикулярної висипки на уражених ділянках шкіри (при застосуванні в продромальний період), а також скорочує терміни загоєння вже утворених. Механізм дії обумовлений блокуванням реплікації вірусу та гальмуванням розвитку запальної реакції на ураженій ділянці шкіри, що призводить до зменшення симптомів інфекції.ФармакокінетикаВсмоктування та розподіл При місцевому застосуванні препарату системна абсорбція ацикловіру мінімальна; гідрокортизон може проникати крізь роговий шар епідермісу, досягаючи нижніх шарів, абсорбується в незначній кількості. При застосуванні у рекомендованих дозах не викликає пригнічення гіпоталамо-гіпофізарно-наднирникової системи.ІнструкціяТільки для зовнішнього застосування. Дорослі та діти старше 12 років Препарат слід наносити 5 разів на день (приблизно кожні 4 години), за винятком нічного часу. Препарат наносять тонким шаром на уражені ділянки шкіри, що межують з ними. Важливо якомога раніше розпочинати лікування рецидивуючої інфекції, найкраще у продромальному періоді, тобто при першій появі неспецифічних ознак інфекції (печіння, поколювання, відчуття стягнутості шкіри). Тривалість лікування щонайменше 5 днів. Не застосовувати препарат більше 5 днів. За збереження симптомів захворювання після 5 днів застосування препарату слід звернутися до лікаря. Щоб не допустити погіршення стану та попередити передачу інфекції, необхідно мити руки до та після нанесення препарату, не терти і не торкатися уражених ділянок шкіри рушником.Показання до застосуванняРецидивна інфекція шкіри губ, що викликається вірусом герпесу (Herpes simplex) у дорослих та дітей старше 12 років.Протипоказання до застосуванняПідвищена чутливість до ацикловіру, валацикловіру, гідрокортизону та інших компонентів препарату; ураження шкіри, зумовлені іншими вірусами, грибкові, бактеріальні захворювання шкіри, а також паразитарні інфекції шкіри; пухлини шкіри, розацеа, вульгарні вугри, періоральний дерматит; дитячий вік до 12 років.Вагітність та лактаціяЗастосування Зовіракс® Дуо-Актив під час вагітності та в період грудного вигодовування не рекомендується, за винятком випадків, коли воно призначене лікарем (якщо передбачувана користь для матері перевищує потенційний ризик для плода та дитини).Побічна діяПобічні реакції мали місцевий характер і виникали на ділянках нанесення препарату. Побічні ефекти класифіковані за системами органів та частотою. Частота побічних ефектів визначена таким чином: дуже часто (≥ 1/10), часто (≥ 1/100 та < 1/10), нечасто (≥ 1/1000 та < 1/100), рідко (≥ 1/10 000 та < 1/1000) і дуже рідко (≥ 1/100 000 та < 1/10 000). Алергічні реакції: Дуже рідко – реакції підвищеної чутливості негайного типу, зокрема ангіоневротичний набряк. З боку шкіри та підшкірних тканин: Часто – сухість, лущення шкіри; Нечасто – короткочасне печіння, поколювання на ділянках нанесення препарату; свербіння; Рідко – почервоніння шкіри; зміна пігментації шкіри; алергічний дерматит, найчастіше пов'язаний із реакцією на гідрокортизон або допоміжні речовини. Місцеві реакції: Рідко – симптоми запальної реакції (біль, набряк, почервоніння, місцеве підвищення температури тканин). При виникненні будь-якого з перелічених побічних ефектів припиніть прийом препарату і негайно зверніться до лікаря.Взаємодія з лікарськими засобамиПри зовнішньому застосуванні взаємодії коїться з іншими лікарськими засобами не виявлено.ПередозуванняПри випадковому проковтуванні або одноразовому використанні всього вмісту упаковки виникнення будь-яких несприятливих ефектів не спостерігалося. При підозрі передозування слід звернутися за лікарською допомогою.Запобіжні заходи та особливі вказівкиУмови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему