Антиангинальные
371,00 грн
340,00 грн
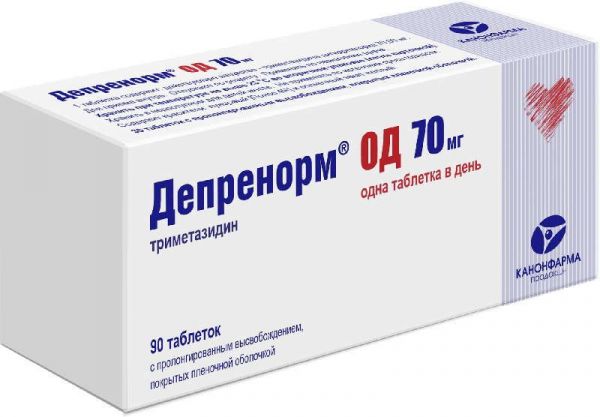
Склад, форма випуску та упаковкаПігулки - 1 таб. активні речовини: триметазидину дигідрохлорид 0,035 г; допоміжні речовини: целюлоза мікрокристалічна - 0,1206 г, гіпромелоза - 0,0522 г, кремнію діоксид колоїдний - 0,0011 г, магнію стеарат - 0,0011 г, опадрай ll (гіпромелоза, лактози, моногідрат, лактози заліза оксид жовтий, заліза оксид червоний) – 0,008г. Пігулки 35 мг. Упаковки осередкові контурні в картонні пачки.Опис лікарської формиКруглі, двоопуклі таблетки, вкриті оболонкою рожевого кольору.ХарактеристикаАнтигіпоксантний засіб.Фармакотерапевтична групаТриметазидин має антигіпоксичну дію. Безпосередньо впливаючи на кардіоміоцити та нейрони головного мозку, оптимізує їх метаболізм та функцію.ФармакокінетикаТриметазидин швидко та практично повністю абсорбується із шлунково-кишкового тракту. Біодоступність – 90%. Час досягнення максимальної концентрації у плазмі становить 5 годин. Максимальна концентрація після одноразового прийому 35 мг триметазидину близько 115 нг/мл. Легко проникає крізь гістогематичні бар'єри. Період напіввиведення становить 6,5 години. Зв'язок із білками плазми – 16%. Виводиться нирками (близько 60% у незміненому вигляді).ФармакодинамікаЦитопротекторний ефект зумовлений підвищенням енергетичного потенціалу, активацією окисного декарбоксилювання та раціоналізацією споживання кисню (посилення аеробного гліколізу та блокада окиснення жирних кислот). Підтримує скоротливість міокарда, запобігає клітинному виснаженню аденозинтрифосфорної кислоти та фосфокреатиніну. В умовах ацидозу нормалізує функціонування мембранних іонних каналів, перешкоджає накопиченню калцію та натрію у кардіоміоцитах, нормалізує внутрішньоклітинну концентрацію іонів калію. Зменшує внутрішньоклітинний ацидоз та вміст фосфатів, обумовлених ішемією міокраду та реперфузією. Запобігає ушкоджуючій дії вільних радикалів. Зберігає цілісність клітинних мембран, запобігає активації нейтрофілів у зоні ішемії, збільшує тривалість електричного потенціалу,зменшує вихід креатинфосфокінази з клітин та вираженість ішемічних ушкоджень міокарда. При стенокардії скорочує частоту нападів (зменшується споживання нітратів), через 2 тижні лікування підвищується толерантність до фізичного навантаження, знижуються перепади артеріального тиску. Покращує слух та результати вестибулярних проб у пацієнтів з патологією ЛОР органів, зменшує запаморочення та шум у вухах. При судинній патології очей відновлює функціональну активність сітківки ока.зменшує запаморочення та шум у вухах. При судинній патології очей відновлює функціональну активність сітківки ока.зменшує запаморочення та шум у вухах. При судинній патології очей відновлює функціональну активність сітківки ока.Показання до застосуванняПрепарат застосовується для тривалої терапії ішемічної хвороби серця: профілактика нападів стабільної стенокардії у складі моно-або комбінованої терапії.Протипоказання до застосуванняПідвищена чутливість до будь-якого компонента препарату; хвороба Паркінсона, симптоми паркінсонізму, тремор, синдром "неспокійних ніг" та інші пов'язані з ними рухові порушення; тяжка ниркова недостатність (кліренс креатиніну менше 30 мл/хв); через відсутність достатньої кількості клінічних даних особам до 18 років не рекомендується.Вагітність та лактаціяДані щодо застосування триметазидину у вагітних відсутні. Через відсутність достатньої кількості клінічних даних особам віком до 18 років не рекомендується.Взаємодія з лікарськими засобамиВзаємодія з іншими лікарськими засобами не описана.Спосіб застосування та дозиДорослим, внутрішньо по 35 мг вранці та ввечері, під час їди.ПередозуванняУ разі передозування слід проводити симптоматичну терапію.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
308,00 грн
276,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. Активна речовина: триметазидину дигідрохлорид 35 мг. Допоміжні речовини: гіпромелоза – 93 мг, целюлоза мікрокристалічна – 178.9 мг, кремнію діоксид колоїдний – 1.55 мг, магнію стеарат – 1.55 мг. Склад плівкової оболонки: опадрай II 85F240012 Pink (полівініловий спирт – 4 мг, макрогол 3350 – 2.438 мг, барвник заліза оксид червоний – 0.04 мг, барвник заліза оксид жовтий – 0.022 мг, тальк – 1.48 мг). 10 шт. - упаковки осередкові контурні (6) - коробки картонні. 20 шт. - упаковки осередкові контурні (3) - пачки картонні. 30 шт. - упаковки осередкові контурні (2) - пачки картонні. 60 шт. - контейнери полімерні (1) - пачки картонні.Опис лікарської формиТаблетки пролонгованої дії, покриті плівковою оболонкою кремово-рожевого кольору, двоопуклі; на поперечному розрізі видно два шари, внутрішній шар (ядро) білого або білого з жовтуватим відтінком кольору.Фармакотерапевтична групаЧинить антигіпоксичну дію. Безпосередньо впливаючи на кардіоміоцити та нейрони головного мозку, препарат оптимізує їх метаболізм та функцію. Цитопротекторний ефект зумовлений підвищенням енергетичного потенціалу, активацією окисного декарбоксилювання та раціоналізації споживання кисню (посилення гліколізу та блокада окиснення жирних кислот). Триметазидин підтримує скоротливість міокарда, запобігає зниженню внутрішньоклітинного вмісту АТФ та фосфокреатиніну. В умовах ацидозу нормалізує функціонування іонних каналів мембран, перешкоджає накопиченню іонів кальцію та натрію в кардіоміоцитах, нормалізує внутрішньоклітинний вміст іонів калію. Зменшує внутрішньоклітинний ацидоз та підвищений вміст фосфатів, зумовлений ішемією міокарда та реперфузією. Запобігає ушкоджуючій дії вільних радикалів, зберігає цілісність клітинних мембран, запобігає активації нейтрофілів у зоні ішемії, збільшує тривалість електричного потенціалу, зменшує вихід КФК з клітин та вираженість ішемічних ушкоджень міокарда. Триметазидин скорочує частоту нападів стенокардії, зменшує потребу в прийомі нітратів, через 2 тижні прийому підвищує толерантність до фізичного навантаження, знижуються різкі коливання артеріального тиску. Зменшує запаморочення та шум у вухах ішемічної етіології. При судинній патології очей відновлює функціональну активність сітківки ока.ФармакокінетикаВсмоктування та розподіл Після прийому препарату внутрішньо триметазидин швидко і практично повністю абсорбується із шлунково-кишкового тракту. Біодоступність – 90%. Час досягнення C max -в плазмі крові -3-5 год. Рівноважний стан досягається через 60 год. Vd-становить 4.8 л/кг. Зв'язування з білками плазми – 16%. Легко проникає крізь гістогематичні бар'єри. Виведення Триметазидин виводиться з організму переважно нирками (близько 60% - у незміненому вигляді). T1/2-близько 7 год. Фармакокінетика в особливих клінічних випадках T1/2-у пацієнтів старше 65 років - близько 12 год. Нирковий кліренс триметазидину прямо корелює з КК, печінковий кліренс знижується з віком.Клінічна фармакологіяПрепарат, що покращує метаболізм міокарда та нейросенсорних органів в умовах ішемії.Показання до застосуванняІХС: профілактика нападів стенокардії (у комплексній терапії); кохлеовестибулярні порушення ішемічної природи, такі як запаморочення, шум у вухах, порушення слуху; хореоретинальні судинні розлади.Протипоказання до застосуванняПідвищена чутливість до будь-якого компонента препарату; ниркова недостатність (КК менше 15 мл/хв); виражені порушення функції печінки; вік до 18 років (ефективність та безпека не встановлені).Вагітність та лактаціяДослідження на тваринах не виявили тератогенного ефекту, однак у зв'язку з відсутністю клінічних даних щодо безпеки застосування препарату під час вагітності, ризик виникнення вад розвитку плода не може бути виключений. Застосування при вагітності протипоказане. Невідомо, чи виділяється Антистен МВ із грудним молоком. За необхідності застосування препарату в період лактації слід вирішити питання про припинення грудного вигодовування. Застосування у дітей Протипоказання: вік до 18 років (ефективність та безпека не встановлені).Побічна діяЧастота: дуже часто – понад 1/10; часто - понад 1/100 та менше 1/10; нечасто - понад 1/1000 та менше 1/100; рідко – понад 1/10000 та менше 1/1000; дуже рідко – менше 1/100000, включаючи окремі повідомлення. З боку травної системи: часто – біль у животі, діарея, диспепсія, нудота, блювання. З боку серцево-судинної системи: рідко – ортостатична гіпотензія, припливи до шкіри обличчя. З боку центральної нервової системи: часто - запаморочення, біль голови; дуже рідко – екстрапірамідні розлади (тремор, ригідність, акінезія), оборотні після відміни препарату. Дерматологічні реакції: часто - шкірний висип, свербіж, кропив'янка. Інші: часто – астенія.Взаємодія з лікарськими засобамиВідомостей про лікарську взаємодію препарату немає.Спосіб застосування та дозиВсередину, під час їди. Антистен МВ призначають по 1 таб. 2 рази на добу (вранці та ввечері). Курс лікування встановлюється лікарем індивідуально.ПередозуванняВ даний час про випадки передозування препарату не повідомлялося.Запобіжні заходи та особливі вказівкиНе застосовувати для усунення нападів стенокардії! Препарат не показаний для початкового курсу терапії нестабільної стенокардії або інфаркту міокарда. У разі розвитку нападу стенокардії слід переглянути та адаптувати лікування. При пропущенні одного або більше прийомів препарату не можна приймати більшу дозу в наступний прийом. Вплив на здатність до керування автотранспортом та управління механізмами Препарат Антистен МВ не має істотного впливу на здатність керувати автотранспортом та виконувати інші роботи, що вимагають високої швидкості психомоторних реакцій.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
366,00 грн
328,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. Активна речовина: триметазидину дигідрохлорид 35 мг. Допоміжні речовини: гіпромелоза – 93 мг, целюлоза мікрокристалічна – 178.9 мг, кремнію діоксид колоїдний – 1.55 мг, магнію стеарат – 1.55 мг. Склад плівкової оболонки: опадрай II 85F240012 Pink (полівініловий спирт – 4 мг, макрогол 3350 – 2.438 мг, барвник заліза оксид червоний – 0.04 мг, барвник заліза оксид жовтий – 0.022 мг, тальк – 1.48 мг). 10 шт. - упаковки осередкові контурні (6) - коробки картонні. 20 шт. - упаковки осередкові контурні (3) - пачки картонні. 30 шт. - упаковки осередкові контурні (2) - пачки картонні. 60 шт. - контейнери полімерні (1) - пачки картонні.Опис лікарської формиТаблетки пролонгованої дії, покриті плівковою оболонкою кремово-рожевого кольору, двоопуклі; на поперечному розрізі видно два шари, внутрішній шар (ядро) білого або білого з жовтуватим відтінком кольору.Фармакотерапевтична групаЧинить антигіпоксичну дію. Безпосередньо впливаючи на кардіоміоцити та нейрони головного мозку, препарат оптимізує їх метаболізм та функцію. Цитопротекторний ефект зумовлений підвищенням енергетичного потенціалу, активацією окисного декарбоксилювання та раціоналізації споживання кисню (посилення гліколізу та блокада окиснення жирних кислот). Триметазидин підтримує скоротливість міокарда, запобігає зниженню внутрішньоклітинного вмісту АТФ та фосфокреатиніну. В умовах ацидозу нормалізує функціонування іонних каналів мембран, перешкоджає накопиченню іонів кальцію та натрію в кардіоміоцитах, нормалізує внутрішньоклітинний вміст іонів калію. Зменшує внутрішньоклітинний ацидоз та підвищений вміст фосфатів, зумовлений ішемією міокарда та реперфузією. Запобігає ушкоджуючій дії вільних радикалів, зберігає цілісність клітинних мембран, запобігає активації нейтрофілів у зоні ішемії, збільшує тривалість електричного потенціалу, зменшує вихід КФК з клітин та вираженість ішемічних ушкоджень міокарда. Триметазидин скорочує частоту нападів стенокардії, зменшує потребу в прийомі нітратів, через 2 тижні прийому підвищує толерантність до фізичного навантаження, знижуються різкі коливання артеріального тиску. Зменшує запаморочення та шум у вухах ішемічної етіології. При судинній патології очей відновлює функціональну активність сітківки ока.ФармакокінетикаВсмоктування та розподіл Після прийому препарату внутрішньо триметазидин швидко і практично повністю абсорбується із шлунково-кишкового тракту. Біодоступність – 90%. Час досягнення C max -в плазмі крові -3-5 год. Рівноважний стан досягається через 60 год. Vd-становить 4.8 л/кг. Зв'язування з білками плазми – 16%. Легко проникає крізь гістогематичні бар'єри. Виведення Триметазидин виводиться з організму переважно нирками (близько 60% - у незміненому вигляді). T1/2-близько 7 год. Фармакокінетика в особливих клінічних випадках T1/2-у пацієнтів старше 65 років - близько 12 год. Нирковий кліренс триметазидину прямо корелює з КК, печінковий кліренс знижується з віком.Клінічна фармакологіяПрепарат, що покращує метаболізм міокарда та нейросенсорних органів в умовах ішемії.Показання до застосуванняІХС: профілактика нападів стенокардії (у комплексній терапії); кохлеовестибулярні порушення ішемічної природи, такі як запаморочення, шум у вухах, порушення слуху; хореоретинальні судинні розлади.Протипоказання до застосуванняПідвищена чутливість до будь-якого компонента препарату; ниркова недостатність (КК менше 15 мл/хв); виражені порушення функції печінки; вік до 18 років (ефективність та безпека не встановлені).Вагітність та лактаціяДослідження на тваринах не виявили тератогенного ефекту, однак у зв'язку з відсутністю клінічних даних щодо безпеки застосування препарату під час вагітності, ризик виникнення вад розвитку плода не може бути виключений. Застосування при вагітності протипоказане. Невідомо, чи виділяється Антистен МВ із грудним молоком. За необхідності застосування препарату в період лактації слід вирішити питання про припинення грудного вигодовування. Застосування у дітей Протипоказання: вік до 18 років (ефективність та безпека не встановлені).Побічна діяЧастота: дуже часто – понад 1/10; часто - понад 1/100 та менше 1/10; нечасто - понад 1/1000 та менше 1/100; рідко – понад 1/10000 та менше 1/1000; дуже рідко – менше 1/100000, включаючи окремі повідомлення. З боку травної системи: часто – біль у животі, діарея, диспепсія, нудота, блювання. З боку серцево-судинної системи: рідко – ортостатична гіпотензія, припливи до шкіри обличчя. З боку центральної нервової системи: часто - запаморочення, біль голови; дуже рідко – екстрапірамідні розлади (тремор, ригідність, акінезія), оборотні після відміни препарату. Дерматологічні реакції: часто - шкірний висип, свербіж, кропив'янка. Інші: часто – астенія.Взаємодія з лікарськими засобамиВідомостей про лікарську взаємодію препарату немає.Спосіб застосування та дозиВсередину, під час їди. Антистен МВ призначають по 1 таб. 2 рази на добу (вранці та ввечері). Курс лікування встановлюється лікарем індивідуально.ПередозуванняВ даний час про випадки передозування препарату не повідомлялося.Запобіжні заходи та особливі вказівкиНе застосовувати для усунення нападів стенокардії! Препарат не показаний для початкового курсу терапії нестабільної стенокардії або інфаркту міокарда. У разі розвитку нападу стенокардії слід переглянути та адаптувати лікування. При пропущенні одного або більше прийомів препарату не можна приймати більшу дозу в наступний прийом. Вплив на здатність до керування автотранспортом та управління механізмами Препарат Антистен МВ не має істотного впливу на здатність керувати автотранспортом та виконувати інші роботи, що вимагають високої швидкості психомоторних реакцій.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. Івабрадину гідробромід 5,864 мг, що відповідає івабрадину 5 мг; Допоміжні речовини: лактози моногідрат 64,636 мг, целюлоза мікрокристалічна 20,000 мг, повідон 6,000 мг, кроскармелоза натрію 2,000 мг, кремнію діоксид колоїдний 0,500 мг, магнію стеарат 1,00 Оболонка плівкова: Опадрай помаранчевий 03Н32599 3,000 мг (гіпромелоза 71,714 %, титану діоксид (Е171) 15,936 %, тальк 6,972 %, пропіленгліколь 4,980 %, фарба заліза 0 ). По 14 або 15 таблеток у контурне осередкове впакування з комбінованого матеріалу ПВХ/ПЕ/ПВДХ та фольги алюмінієвої. 1, 2, 4, 6, 7 контурних осередкових упаковок (14 таблеток) або 2, 4, 6 контурних осередкових упаковок (15 таблеток) разом з інструкцією по застосуванню поміщають в пачку з картону.Опис лікарської формиТаблетки 5 мг: овальні, двоопуклі, покриті плівковою оболонкою блідо-оранжевого кольору, з ризиком на одному боці. Таблетки 7,5 мг: круглі, злегка двоопуклі, покриті плівковою оболонкою блідо-оранжевого кольору, з фаскою. Вид на зламі: біла шорстка маса з плівковою оболонкою блідо-жовтогарячого кольору.Фармакотерапевтична групаАнтиаритмічний, антиангінальний.ФармакокінетикаІвабрадин є S-енантіомером, який не демонструє біологічного перетворення в дослідженнях in vivo. N-десметилована похідна івабрадину є основним активним метаболітом. Всмоктування та біодоступність. Івабрадин швидко і майже повністю всмоктується у шлунково-кишковому тракті після прийому внутрішньо натще з досягненням Cmax у плазмі крові приблизно через 1 год. Абсолютна біодоступність становить близько 40% та обумовлена ефектом первинного проходження через печінку. Прийом їжі збільшує час абсорбції івабрадину приблизно на 1 годину та підвищує концентрацію в плазмі крові з 20 до 30%. Рекомендується приймати таблетки під час їди з метою зниження варіабельності концентрації. Розподіл. Івабрадин зв'язується з білками плазми приблизно на 70%, Vd у пацієнтів у рівноважному стані становить близько 100 л. Cmax івабрадину в плазмі крові після тривалого застосування внутрішньо дози 5 мг двічі на добу становить 22 нг/мл (коефіцієнт варіації (КВ) – 29%). Середня Css у плазмі становить 10 нг/мл (КВ - 38%). Метаболізм. Івабрадин значною мірою піддається метаболізму в печінці та кишечнику шляхом окислення за допомогою цитохрому Р450 (ізофермент CYP3A4). Основним активним метаболітом є N-десметилированное похідне (S18982) з концентрацією близько 40% по відношенню до концентрації вихідної речовини. Метаболізм цього активного метаболіту також відбувається за участю ізоферменту CYP3A4. Івабрадин має низький ступінь спорідненості до ізоферменту CYP3A4, не демонструє клінічно значущої індукції або інгібування ізоферменту CYP3A4, тому зміна метаболізму або концентрації субстратів ізоферменту CYP3A4 у плазмі крові під дією івабрадину є малоймовірною. Навпаки, потужні інгібітори та індуктори цитохрому Р450 можуть впливати на концентрацію івабрадину в плазмі крові. Виведення. T1/2 івабрадину становить у середньому 2 години (70-75% по відношенню до AUC у плазмі крові), ефективний T1/2 – 11 год. Загальний кліренс становить близько 400 мл/хв, нирковий кліренс – близько 70 мл/хв. Виведення метаболітів відбувається однаково через кишечник і нирками. Близько 4% прийнятої внутрішньо дози виводиться у незміненому вигляді нирками. Лінійність/нелінійність. Фармакокінетика івабрадину є лінійною у діапазоні доз 0,5–24 мг. Особливі групи пацієнтів Літній та старечий вік. Фармакокінетичні показники (AUC та Cmax) суттєво не відрізняються у пацієнтів 65 років і старше, 75 років та старше та загальної популяції пацієнтів. Порушення функції нирок. Зміна кінетики івабрадину у пацієнтів з нирковою недостатністю (Cl креатиніну 15-60 мл/хв) мінімальна, оскільки лише близько 20% івабрадину та його активного метаболіту S18982 виводиться нирками. Порушення функції печінки. У пацієнтів з легким ступенем печінкової недостатності (до 7 балів за шкалою Чайлд-П'ю) AUC івабрадину та його метаболіту на 20% більше, ніж у пацієнтів із нормальною функцією печінки. Дані про застосування івабрадину у пацієнтів з помірною печінковою недостатністю (7-9 балів за шкалою Чайлд-П'ю) обмежені та не дозволяють зробити висновок про особливості фармакокінетики івабрадину у даної групи пацієнтів, а у пацієнтів з тяжкою печінковою недостатністю (більше 9 балів за шкалою Чайлд. -П'ю) відсутні. Взаємозв'язок між фармакокінетичними та фармакодинамічними властивостями. Ушкодження ЧСС має пряму пропорційну залежність від збільшення в плазмі концентрацій івабрадину та активного метаболіту S18982 при прийомі в дозах 15–20 мг 2 рази на добу. При більш високих дозах препарату ушкодження серцевого ритму не має пропорційної залежності від концентрації івабрадину в плазмі та характеризується тенденцією до досягнення ефекту плато. Високі концентрації івабрадину в плазмі крові, яких можна досягти при одночасному застосуванні івабрадину з потужними інгібіторами ізоферменту CYP3A4, можуть призводити до вираженого ушкодження ЧСС, однак цей ризик знижується при одночасному застосуванні з помірними інгібіторами ізоферменту CYP3A4.ФармакодинамікаІвабрадин – препарат, що уповільнює ритм серця, механізм дії якого полягає у селективному та специфічному інгібуванні If-каналів синусного вузла, що контролюють спонтанну діастолічну деполяризацію в синусному вузлі та регулюють ЧСС. Івабрадин надає селективний вплив на синусний вузол, не впливаючи на час проведення імпульсів по внутрішньопередсердних, передсердно-шлуночкових і внутрішньошлуночкових шляхах, а також на скорочувальну здатність міокарда і реполяризацію шлуночків. Івабрадін також може взаємодіяти з Ih-каналами сітківки ока, подібними до If-каналів серця, що беруть участь у виникненні тимчасової зміни системи зорового сприйняття за рахунок зміни реакції сітківки ока на яскраві світлові стимули. За провокаційних обставин (наприклад, швидка зміна яскравості в області зорового поля) часткове інгібування Ih-каналів івабрадином викликає феномен зміни світлосприйняття (фотопсія). Для фотопсії характерна минуща зміна яскравості в обмеженій області зорового поля. Основною фармакологічною особливістю івабрадину є здатність дозозалежного ушкодження ЧСС. Аналіз залежності величини урідження ЧСС від дози івабрадину проводився при поступовому збільшенні дози до 20 мг двічі на добу та виявив тенденцію до досягнення ефекту плато (відсутність наростання терапевтичного ефекту при подальшому збільшенні дози), що знижує ризик розвитку вираженої брадикардії (ЧСС <40 уд.). /хв). При призначенні івабрадину в дозах, що рекомендуються, ступінь урідження ЧСС залежить від її вихідної величини і становить приблизно 10-15 уд./хв у спокої і при фізичному навантаженні. В результаті знижується робота серця та зменшується потреба міокарда в кисні. Івабрадин не впливає на внутрішньосерцеву провідність, скорочувальну здатність міокарда (не викликає негативний інотропний ефект) та процес реполяризації шлуночків серця. У клінічних електрофізіологічних дослідженнях івабрадин не впливав на час проведення імпульсів по передсердношлуночкових або внутрішньошлуночкових провідних шляхах, а також на скоригований інтервал QT. У дослідженнях за участю пацієнтів з дисфункцією лівого шлуночка (ФВЛШ 30-45%) було показано, що івабрадин не впливає на скорочувальну здатність міокарда. Встановлено, що івабрадин у дозі 5 мг 2 рази на добу покращував показники проб навантаження вже через 3-4 тижні терапії. Ефективність була підтверджена для дози 7,5 мг 2 рази на добу. Зокрема, додатковий ефект при збільшенні дози з 5 до 7,5 мг 2 рази на добу було встановлено у порівняльному дослідженні з атенололом. Час виконання фізичного навантаження збільшився приблизно на 1 хв через 1 міс. 25 с. Антиангінальна та антиішемічна активність івабрадину підтверджувалася і для пацієнтів віком 65 років та старших. Ефективність івабрадину при застосуванні в дозах 5 та 7,5 мг 2 рази на добу відзначалася щодо всіх показників навантажувальних проб (загальна тривалість фізичного навантаження, час до лімітуючого нападу стенокардії, час до початку розвитку нападу стенокардії та час до розвитку депресії сегмента ST на 1 мм), а також супроводжувалася зменшенням частоти розвитку нападів стенокардії приблизно 70%. Застосування івабрадину 2 рази на добу забезпечувало постійну терапевтичну ефективність протягом 24 год. У пацієнтів, які приймали івабрадин, показана додаткова ефективність івабрадину щодо всіх показників проб навантаження при додаванні до максимальної дози атенололу (50 мг) на спаді терапевтичної активності (через 12 годин після прийому внутрішньо). Не показано поліпшення показників ефективності івабрадину при додаванні до максимальної дози амлодипіну на спаді терапевтичної активності (через 12 годин після прийому внутрішньо), тоді як на максимумі активності (через 3-4 години після прийому внутрішньо) додаткову ефективність івабрадину було доведено. У дослідженнях клінічної ефективності препарату ефекти івабрадину повністю зберігалися протягом 3- та 4-місячних періодів лікування. Під час лікування ознак розвитку толерантності (зниження ефективності) були відсутні, а після припинення лікування синдрому відміни не відзначалося. Антиангінальні та антиішемічні ефекти івабрадину були пов'язані з дозозалежним урізанням ЧСС, а також із значним зменшенням робочого твору (ЧСС × сАД), причому як у спокої, так і при фізичному навантаженні.Вплив на показники АТ та ОПСС був незначним та клінічно незначущим. Стійке ушкодження ЧСС було відзначено у пацієнтів, які приймають івабрадин як мінімум протягом 1 року. Впливу на вуглеводний обмін та ліпідний профіль при цьому не спостерігалося. У пацієнтів з цукровим діабетом показники ефективності та безпеки івабрадину були подібними до таких у загальній популяції пацієнтів. У дослідженні у пацієнтів з ІХС без клінічних проявів серцевої недостатності (ФВЛШ більше 40%) на фоні підтримуючої терапії, застосування івабрадину в дозах, вищих за рекомендовані (початкова доза 7,5 мг 2 рази на день (5 мг 2 рази на день при віці старше) 75 років), яка потім титрувалася до 10 мг 2 рази на день) не мала істотного впливу на первинну комбіновану кінцеву точку (смерть внаслідок серцево-судинної причини або розвиток нефатального інфаркту міокарда). Частота розвитку брадикардії у групі пацієнтів, які отримували івабрадин, становила 17,9%; 7,1% пацієнтів у ході дослідження приймали верапаміл, дилтіазем або потужні інгібітори ізоферменту CYP3A4. У пацієнтів зі стенокардією II класу або вище за класифікацією Канадського кардіологічного товариства було виявлено невелике статистично значуще збільшення кількості випадків настання первинної комбінованої кінцевої точки при застосуванні івабрадину, чого не спостерігалося у підгрупі всіх пацієнтів зі стенокардією (I клас та вище). У дослідженні за участю пацієнтів зі стабільною стенокардією та дисфункцією, лівого шлуночка (ФВЛШ менше 40%), 86,9% яких отримували бета-адреноблокатори, не виявлено відмінностей між групами пацієнтів, які приймали івабрадин на тлі стандартної терапії, та плацебо за сумарною частотою летальних результатів від серцево-судинних захворювань, госпіталізації з приводу гострого інфаркту міокарда, госпіталізації щодо виникнення нових випадків серцевої недостатності або посилення симптомів перебігу ХСН. У пацієнтів із симптоматичною стенокардією не було виявлено значних відмінностей щодо частоти виникнення смерті внаслідок серцево-судинної причини або госпіталізації внаслідок розвитку нефатального інфаркту міокарда або серцевої недостатності (частота виникнення – 12% у групі івабрадину та 15,5% у групі плацебо відповідно).На фоні застосування івабрадину у пацієнтів з ЧСС не менше 70 уд/хв показано зниження частоти госпіталізацій з приводу фатального та нефатального інфаркту міокарда на 36% та частоти реваскуляризації на 30%. У пацієнтів зі стенокардією напруги на фоні прийому івабрадину відмічено зниження відносного ризику настання ускладнень (частота летальних наслідків від серцево-судинних захворювань, госпіталізації з приводу гострого інфаркту міокарда, госпіталізації з приводу виникнення нових випадків серцевої недостатності або посилення симптомів перебігу 2СН). Зазначена терапевтична перевага досягається насамперед за рахунок зниження частоти госпіталізації з приводу гострого інфаркту міокарда на 42%./хв показано зниження частоти госпіталізацій з приводу фатального та нефатального інфаркту міокарда на 36% та частоти реваскуляризації на 30%. У пацієнтів зі стенокардією напруги на фоні прийому івабрадину відмічено зниження відносного ризику настання ускладнень (частота летальних наслідків від серцево-судинних захворювань, госпіталізації з приводу гострого інфаркту міокарда, госпіталізації з приводу виникнення нових випадків серцевої недостатності або посилення симптомів перебігу 2СН). Зазначена терапевтична перевага досягається насамперед за рахунок зниження частоти госпіталізації з приводу гострого інфаркту міокарда на 42%./хв показано зниження частоти госпіталізацій з приводу фатального та нефатального інфаркту міокарда на 36% та частоти реваскуляризації на 30%. У пацієнтів зі стенокардією напруги на фоні прийому івабрадину відмічено зниження відносного ризику настання ускладнень (частота летальних наслідків від серцево-судинних захворювань, госпіталізації з приводу гострого інфаркту міокарда, госпіталізації з приводу виникнення нових випадків серцевої недостатності або посилення симптомів перебігу 2СН). Зазначена терапевтична перевага досягається насамперед за рахунок зниження частоти госпіталізації з приводу гострого інфаркту міокарда на 42%.У пацієнтів зі стенокардією напруги на фоні прийому івабрадину відмічено зниження відносного ризику настання ускладнень (частота летальних наслідків від серцево-судинних захворювань, госпіталізації з приводу гострого інфаркту міокарда, госпіталізації з приводу виникнення нових випадків серцевої недостатності або посилення симптомів перебігу 2СН). Зазначена терапевтична перевага досягається насамперед за рахунок зниження частоти госпіталізації з приводу гострого інфаркту міокарда на 42%.У пацієнтів зі стенокардією напруги на фоні прийому івабрадину відмічено зниження відносного ризику настання ускладнень (частота летальних наслідків від серцево-судинних захворювань, госпіталізації з приводу гострого інфаркту міокарда, госпіталізації з приводу виникнення нових випадків серцевої недостатності або посилення симптомів перебігу 2СН). Зазначена терапевтична перевага досягається насамперед за рахунок зниження частоти госпіталізації з приводу гострого інфаркту міокарда на 42%.Зазначена терапевтична перевага досягається насамперед за рахунок зниження частоти госпіталізації з приводу гострого інфаркту міокарда на 42%.Зазначена терапевтична перевага досягається насамперед за рахунок зниження частоти госпіталізації з приводу гострого інфаркту міокарда на 42%. Зниження частоти госпіталізації з приводу фатального та нефатального інфаркту міокарда у пацієнтів з ЧСС понад 70 уд/хв ще більш значуще і досягає 73%. Загалом відзначено хорошу переносимість та безпеку препарату. На фоні застосування івабрадину у пацієнтів з ХСН II–IV функціонального класу за класифікацією NYHA з ФВЛШ менше 35% показано клінічно та статистично значуще зниження відносного ризику настання ускладнень (частоти летальних наслідків від серцево-судинних захворювань та зниження кількості госпіталізацій у зв'язку з посиленням симптомів перебігу ХСП) на 18%. Абсолютне зниження ризику становило 4,2%. Виражений терапевтичний ефект спостерігався через 3 місяці від початку терапії. Зниження смертності від серцево-судинних захворювань та зниження кількості госпіталізацій у зв'язку з посиленням симптомів перебігу ХСН спостерігалося незалежно від віку, статі, функціонального класу ХСН, застосування бета-адреноблокаторів, ішемічної або неішемічної етіології ХСН, наявності цукрового діабету або артеріальної гіпертензії. Пацієнти з симптомами ХСН із синусовим ритмом та ЧСС не менше 70 уд./хв отримували стандартну терапію, що включає застосування бета-адреноблокаторів (89%), інгібіторів АПФ та/або АРА II (91%), діуретиків (83%), антагоністів альдостерону. (60%). Показано, що застосування івабрадину протягом 1 року може запобігти одному летальному исходу або одній госпіталізації у зв'язку з серцево-судинним захворюванням на кожні 26 пацієнтів, які приймають препарат. На фоні застосування івабрадину показано покращення функціонального класу ХСН за класифікацією NYHA. У пацієнтів з ЧСС 80 уд/хв відмічено зниження ЧСС в середньому на 15 уд/хв.Показання до застосуванняСимптоматична терапія стабільної стенокардії при ішемічній хворобі серця у дорослих пацієнтів з нормальним синусовим ритмом та ЧСС не менше 70 уд/хв: при непереносимості чи наявності протипоказань до застосування бета-адреноблокаторів; у комбінації з бета-адреноблокаторами при неадекватному контролі стабільної стенокардії на тлі оптимальної дози бета-адреноблокатора. Терапія хронічної серцевої недостатності II–IV функціонального класу за класифікацією NYHA із систолічною дисфункцією у пацієнтів із синусовим ритмом та ЧСС не менше 70 уд/хв: у комбінації зі стандартною терапією, що включає терапію бета-адреноблокаторами; при непереносимості чи наявності протипоказань до застосування бета-адреноблокаторів.Протипоказання до застосуванняпідвищена чутливість до івабрадину або до будь-якого з допоміжних компонентів препарату; брадикардія (ЧСС у спокої менше 70 уд./хв (до початку лікування); кардіогенний шок; гострий інфаркт міокарда; тяжка артеріальна гіпотензія (сАД менше 90 мм рт.ст. та дАД менше 50 мм рт.ст.); тяжка печінкова недостатність (більше 9 балів за шкалою Чайлд-П'ю); синдром слабкості синусного вузла; синоатріальна блокада; нестабільна чи гостра серцева недостатність; наявність штучного водія ритму, що працює у режимі постійної стимуляції; нестабільна стенокардія; AV-блокада ІІІ ступеня; одночасне застосування з сильними інгібіторами ізоферментів системи цитохрому P450 3А4, такими як протигрибкові засоби групи азолів (кетоконазол, ітраконазол), антибіотики з групи макролідів (кларитроміцин, еритроміцин для внутрішнього прийому, джозаміцин, телімі нефазодон; дефіцит лактази, непереносимість лактози, синдром глюкозо-галактозної мальабсорбції; застосування у жінок репродуктивного віку, які не дотримуються надійних заходів контрацепції; вагітність; період грудного вигодовування; вік до 18 років (ефективність та безпека препарату в цій віковій групі не вивчалася). З обережністю: помірно виражена печінкова недостатність (менше 9 балів за шкалою Чайлд-П'ю), тяжка ниркова недостатність (Cl креатиніну менше 15 мл/хв), вроджене подовження інтервалу QT; одночасне застосування грейпфрутового соку; нещодавно перенесений інсульт; пігментна дегенерація сітківки ока (retinitis pigmentosa); артеріальна гіпотензія; ХСН IV функціонального класу за класифікацією NYHA; одночасне застосування з калійнесберігаючі діуретиками.Вагітність та лактаціяДослідження на тваринах продемонстрували присутність репродуктивної токсичності, ембріотоксичності та тератогенної дії. Препарат Бравадин протипоказаний для застосування при вагітності у зв'язку з недостатньою кількістю даних з безпеки. Застосування препарату Бравадин у період грудного вигодовування протипоказане. Невідомо, чи проникає івабрадин у грудне молоко. При необхідності застосування препарату Бравадин у період лактації грудне вигодовування слід припинити.Побічна діяЗастосування івабрадину вивчалося у клінічних дослідженнях за участю майже 45 000 пацієнтів. Найбільш часті побічні ефекти івабрадину, зміна світлосприйняття (фотопсія) та брадикардія носили дозозалежний характер і були пов'язані з механізмом дії івабрадину. Частота побічних реакцій, зазначених у клінічних дослідженнях, наведена у вигляді наступної градації: дуже часто – ≥1/10; часто – від ≥1/100 до <1/10; нечасто – від ≥1/1000 до <1/100; рідко – від ≥1/10000 до <1/1000; дуже рідко – від <1/10000; частота невідома - не може бути оцінена на основі наявних даних. З боку органу зору: дуже часто – зміна світлосприйняття (фотопсія)*; часто - нечіткість зору; нечасто – диплопія, порушення зору. З боку органу слуху та лабіринтні порушення: нечасто – вертиго. З боку серця та судин: часто – брадикардія**, AV-блокада І ступеня (подовжений інтервал PQ на ЕКГ), шлуночкова екстрасистолія, неконтрольована зміна АТ, фібриляція передсердь***; нечасто - відчуття серцебиття, надшлуночкова екстрасистолія, виражене зниження артеріального тиску, можливо пов'язане з брадикардією; дуже рідко – AV-блокада II та III ступеня, синдром слабкості синусного вузла. З боку шлунково-кишкового тракту: нечасто – нудота, запор, діарея, біль у животі. З боку нервової системи: часто - головний біль (особливо в 1-й місяці терапії), запаморочення, можливо пов'язане з брадикардією; нечасто - непритомність, можливо пов'язана з брадикардією. З боку дихальної системи, органів грудної клітки та середостіння: нечасто – задишка. З боку шкіри та підшкірних тканин: нечасто – шкірний висип, ангіоневротичний набряк; рідко - еритема, свербіж шкіри, кропив'янка. З боку скелетно-м'язової та сполучної тканини: нечасто – спазми м'язів. Лабораторні та інструментальні дані: нечасто гіперурикемія, еозинофілія, підвищення концентрації креатиніну в плазмі крові, подовження інтервалу QT на ЕКГ. Загальні розлади та порушення в місці введення: нечасто – астенія, підвищена стомлюваність, можливо пов'язані з брадикардією; рідко – нездужання, можливо пов'язане з брадикардією. * Зміна світлосприйняття (фотопсія) відзначалося у 14,5% пацієнтів і описувалося як минуща зміна яскравості в обмеженій зоні зорового поля. Як правило, подібні явища провокувалися різкою зміною інтенсивності висвітлення. Також можуть виникати фотопсії, які можуть мати вигляд ореолу, розпадання зорової картинки на окремі частини (стробоскопічний та калейдоскопічний ефекти), виявлятися у вигляді яскравих кольорових спалахів або множинних зображень (персистенція сітківки). В основному фотопсія з'являлася в перші 2 місяці лікування, але в подальшому могла виникати повторно. Вираженість фотопсії, як правило, була слабкою або помірною. Поява фотопсії припинялася на тлі продовження терапії (77,5% випадків) або після завершення терапії.Менш ніж у 1% пацієнтів поява фотопсії стала причиною зміни їхнього способу життя або відмови від терапії. ** Брадикардія відзначалася у 3,3% пацієнтів, особливо у перші 2-3 місяці терапії, у >0,5% пацієнтів розвивалася виражена брадикардія з ЧСС не більше 40 уд./хв. *** Фібриляція передсердь спостерігалася у 5,3% пацієнтів, які отримували івабрадин, порівняно з 3,8% пацієнтів, які отримували плацебо. Відповідно до аналізу об'єднаних даних клінічних досліджень з періодом спостереження не менше 3 місяців, виникнення фібриляції передсердь спостерігалося у 4,86% пацієнтів, які приймали івабрадин, порівняно з 4,08% у контрольних групах.Взаємодія з лікарськими засобамиФармакодинамічна взаємодія Одночасне застосування не рекомендується ЛЗ, що подовжують інтервал QT: антиаритмічні засоби, що подовжують інтервал QT (наприклад, хінідин, дизопірамід, беприділ, соталол, ібутилід, аміодарон); ЛЗ, що подовжують інтервал QT, що не відносяться до антиаритмічних засобів (наприклад пімозід, зіпрасідон, сертиндол, мефлохін, галофантрин, пентамідин, цизаприд, еритроміцин для внутрішньовенного введення). Одночасне застосування івабрадину та ЛЗ, що подовжують інтервал QT, не рекомендується, оскільки ушкодження ЧСС може спричинити додаткове подовження інтервалу QT. За потреби одночасного застосування потрібен ретельний контроль ЕКГ. Одночасне застосування, що вимагає обережності Калійнесберігаючі діуретики (тіазидні та петльові). Гіпокаліємія може збільшити ризик розвитку аритмії. Оскільки застосування івабрадину може викликати брадикардію, поєднання гіпокаліємії та брадикардії є сприятливим фактором для розвитку тяжкої форми аритмії, особливо у пацієнтів із синдромом подовженого інтервалу QT як вродженим, так і викликаним застосуванням ЛЗ. Фармакокінетична взаємодія Цитохром P450 (ізофермент CYP3A4). Івабрадин піддається метаболізму в печінці за участю тільки ізоферменту CYP3A4 і є дуже слабким інгібітором цього цитохрому. Не впливає на метаболізм та концентрацію в плазмі інших субстратів (сильні, помірні та слабкі інгібітори) ізоферменту CYP3A4. Інгібітори та індуктори ізоферменту CYP3A4 можуть вступати у взаємодію з івабрадином та надавати клінічно значний вплив на його метаболізм та фармакокінетичні властивості. Інгібітори ізоферменту CYP3A4 підвищують, а індуктори ізоферменту CYP3A4 знижують концентрацію івабрадину у плазмі. Підвищення концентрації івабрадину в плазмі може викликати ризик розвитку тяжкої брадикардії. Одночасне застосування протипоказане Одночасне застосування з сильними інгібіторами ізоферменту CYP3A4, такими як протигрибкові засоби групи азолів (кетоконазол, ітраконазол), антибіотики з групи макролідів (кларитроміцин, еритроміцин для внутрішнього прийому, джозаміцин, телітроміцин), інгібінофіноз Сильні інгібітори ізоферменту CYP3A4 - кетоконазол (200 мг 1 раз на добу) або джозаміцин (1 г 2 рази на добу) - підвищують середню концентрацію івабрадину в плазмі у 7-8 разів. Помірні інгібітори ізоферменту CYP3A4. Одночасне застосування івабрадину та дилтіазему або верапамілу (ЛЗ, що уріжають серцевий ритм) у здорових добровольців та пацієнтів супроводжувалося збільшенням AUC у 2-3 рази та додатковим ушкодженням ЧСС на 5 уд/хв. Одночасне застосування не рекомендується Грейпфрутовий сік. При одночасному застосуванні з грейпфрутовим соком спостерігалося підвищення концентрації івабрадину в плазмі в 2 рази. Під час застосування івабрадину вживання грейпфрутового соку не рекомендується. Одночасне застосування, що вимагає обережності Помірні інгібітори ізоферменту CYP3A4. Одночасне застосування івабрадину з іншими помірними інгібіторами ізоферменту CYP3A4 (наприклад, флуконазол) можливе, якщо ЧСС у спокої становить понад 70 уд/хв. Рекомендована початкова доза івабрадину 2,5 мг 2 рази на день. Необхідний контроль ЧСС. Індуктори ізоферменту CYP3A4. Індуктори ізоферменту CYP3A4 (наприклад рифампіцин, барбітурати, фенітоїн та ЛЗ, що містять звіробій продірявлений) можуть знижувати концентрацію в плазмі крові та активність івабрадину та вимагати підбір більш високої дози. Одночасне застосування івабрадину в дозі 10 мг 2 рази на добу та ЛЗ, що містять звіробій продірявлений, знижує AUC івабрадину в 2 рази. Одночасне застосування ЛЗ, що містять звіробій продірявлений, та івабрадину не рекомендується. Одночасне застосування з іншими ЛЗ Відсутній клінічно значущий вплив на фармакодинаміку та фармакокінетику івабрадину при одночасному застосуванні з інгібіторами протонної помпи (омепразол, лансопразол), інгібіторами ФДЕ-5 (силденафіл), інгібіторами ГМГ-КоА-редуктазині . Івабрадин не має клінічно значущого впливу на фармакокінетику симвастатину, амлодипіну, лацидипіну, фармакокінетику та фармакодинаміку дигоксину, варфарину та фармакодинаміку ацетилсаліцилової кислоти. Одночасне застосування івабрадину та інгібіторів АПФ, АРА II, бета-адреноблокаторів, діуретиків, антагоністів альдостерону, нітратів короткої та пролонгованої дії, інгібіторів ГМГ-КоА-редуктази, фібратів, інгібіторів протонної помпи, аґтицети не супроводжувалося зміною профілю безпеки терапії, що проводиться.Спосіб застосування та дозиВсередину, 2 рази на добу (вранці та ввечері) під час їди. Стабільна стенокардія. Початкова доза, що рекомендується, становить 10 мг/добу (по 1 табл. 5 мг 2 рази на добу). Через 3-4 тижні терапії доза може бути збільшена до 15 мг на добу (по 1 табл. 7,5 мг 2 рази на добу) залежно від терапевтичного ефекту. Якщо під час застосування препарату Бравадин ЧСС у спокої уріджується менше 50 уд./хв або у пацієнта виникають симптоми, пов'язані з брадикардією (запаморочення, підвищена стомлюваність або виражене зниження АТ), дозу препарату Бравадин необхідно зменшити до 2,5 мг (по 1/2 таблетки 5 мг) 2 рази на добу. Терапію препаратом Бравадин слід припинити, якщо при зниженні дози препарату Бравадин ЧСС залишається менше 50 уд./хв або зберігаються симптоми вираженої брадикардії. ХСН. Початкова доза, що рекомендується, становить 10 мг/добу (по 1 табл. 5 мг 2 рази на добу). Через 2 тижні терапії доза може бути збільшена до 15 мг/добу (по 1 табл. 7,5 мг 2 рази на добу), якщо ЧСС у спокої стабільно більше 60 уд./хв або зменшена до 2,5 мг (по 1/ 2 таблетки 5 мг) 2 рази на добу, якщо ЧСС стабільно менше 50 уд/хв або у пацієнта виникають симптоми, пов'язані з брадикардією (запаморочення, підвищена стомлюваність або виражене зниження артеріального тиску). Якщо значення ЧСС знаходиться в діапазоні 50-60 уд/хв, рекомендується застосовувати препарат Бравадин у дозі 5 мг 2 рази на добу. Якщо під час застосування препарату Бравадин ЧСС у спокої уріжається менше 50 уд./хв або виникають симптоми, пов'язані з брадикардією, для пацієнтів, які отримують Бравадин у дозі 5 мг 2 рази на добу або 7,5 мг 2 рази на добу, доза препарату має бути знижена. Якщо у пацієнтів, які отримують препарат Бравадин у дозі 2,5 мг (по 1/2 табл. 5 мг) 2 рази на добу або 5 мг 2 рази на добу, ЧСС у спокої стабільно більше 60 уд/хв, доза препарату Бравадин ® може бути збільшена. Якщо ЧСС залишається менше 50 уд./хв або у пацієнта зберігаються симптоми, пов'язані з брадикардією, терапію Бравадін слід припинити. Пацієнти старші 75 років. Пацієнтам у віці 75 років та старше лікування слід починати з нижчої дози. Початкова доза, що рекомендується, становить 2,5 мг (по 1/2 табл. 5 мг) 2 рази на добу. Надалі доза може бути збільшена. Порушення функції нирок. Пацієнтам з порушенням функції нирок (Cl креатиніну більше 15 мл/хв) корекція дози не потрібна. Початкова доза, що рекомендується, — 10 мг/добу (по 1 табл. 5 мг 2 рази на добу). Через 3-4 тижні терапії доза може бути збільшена до 15 мг на добу (по 1 табл. 7,5 мг 2 рази на добу). У зв'язку з недостатністю клінічних даних препарат Бравадин слід застосовувати з обережністю у пацієнтів з Cl креатиніну менше 15 мл/хв. Порушення функції печінки. Корекція дози не потрібна у пацієнтів з легким ступенем печінкової недостатності (до 7 балів за шкалою Чайлд-П'ю). Слід бути обережними при застосуванні препарату Бравадин у пацієнтів з помірною печінковою недостатністю (7-9 балів за шкалою Чайлд-П'ю). Пацієнти з тяжкою печінковою недостатністю (більше 9 балів за шкалою Чайлд-П'ю) – застосування препарату Бравадин протипоказано. Діти та підлітки. Безпека та ефективність івабрадину у дітей та підлітків віком до 18 років не встановлені.ПередозуванняОвальні, двоопуклі таблетки, покриті плівковою оболонкою блідо-оранжевого кольору, з ризиком на одному боці. Вид на зламі: біла шорстка маса з плівковою оболонкою блідо-жовтогарячого кольору.Запобіжні заходи та особливі вказівкиПорушення серцевого ритму. Препарат Бравадин неефективний при лікуванні або для профілактики аритмії, його ефективність знижується при виникненні тахіаритмії (наприклад, шлуночкова або надшлуночкова тахікардія). Застосування препарату Бравадин не рекомендується у пацієнтів з фібриляцією передсердь (миготлива аритмія) або іншими видами аритмій, пов'язаних із функцією синусного вузла. При застосуванні препарату Бравадин® рекомендується проводити клінічне спостереження за пацієнтами щодо виявлення фібриляції передсердь (пароксизмальна або постійна форма), що включає дослідження ЕКГ за наявності клінічних показань (наприклад, погіршення перебігу стенокардії, поява відчуття серцебиття, нерегулярність серцевого ритму). Ризик розвитку фібриляції передсердь може підвищуватися у пацієнтів із ХСН, які приймають препарат Бравадин. Фібриляція передсердь частіше зустрічалася у пацієнтів, які одночасно приймали івабрадин з аміодароном або антиаритмічними препаратами І класу. Пацієнти з ХСН та порушеннями внутрішньошлуночкової провідності (блокада лівої або правої ніжки пучка Гіса) та шлуночковою диссинхронією повинні перебувати під ретельним наглядом. Застосування у пацієнтів із брадикардією. Застосування препарату Бравадин протипоказане у пацієнтів з ЧСС менше 70 уд/хв у стані спокою до початку терапії. Якщо при застосуванні препарату Бравадин ЧСС у спокої уріджується менше 50 уд./хв або у пацієнта спостерігаються симптоми, пов'язані з брадикардією (запаморочення, підвищена стомлюваність або виражене зниження артеріального тиску), дозу препарату необхідно зменшити. Якщо при зниженні дози препарату Бравадин ЧСС залишається менше 50 уд./хв або зберігаються симптоми, пов'язані з брадикардією, терапію препаратом Бравадин слід припинити. Комбіноване застосування у складі антиангінальної терапії. Одночасне застосування препарату Бравадин з БКК, що уріжають пульс (верапаміл, дилтіазем), не рекомендується. При одночасному застосуванні з нітратами або БКК, похідними дигідропіридину (амлодипін), зміна профілю безпеки терапії не відзначалося. Не встановлено, що одночасне застосування з БКК, похідними дигідропіридину, підвищує ефективність івабрадину. ХСН. Можливість застосування препарату Бравадин розглядається тільки у пацієнтів із стабільним перебігом ХСН. При застосуванні препарату Бравадин у пацієнтів з ХСН IV функціонального класу за класифікацією NYHA слід бути обережними у зв'язку з обмеженою кількістю даних щодо застосування у цієї групи пацієнтів. Інсульт. Не рекомендується застосування препарату Бравадин відразу після перенесеного інсульту через відсутність даних щодо ефективності та безпеки в даний період. Зорові функції. Препарат Бравадин впливає на функцію сітківки ока. В даний час не був виявлений токсичний вплив на сітківку ока, проте вплив препарату Бравадин на сітківку ока при тривалому застосуванні (понад 1 рік) на даний момент невідомий. У разі виникнення будь-яких порушень зорового сприйняття, не зазначених у цьому описі, застосування препарату Бравадин слід припинити. При застосуванні препарату Бравадин у пацієнтів з пігментною дегенерацією сітківки слід бути обережним. Артеріальна гіпотензія. Препарат Бравадин слід застосовувати з обережністю у пацієнтів з артеріальною гіпотензією (недостатня кількість клінічних даних). Застосування препарату Бравадин протипоказане у пацієнтів з тяжкою артеріальною гіпотензією (сАД менше 90 мм рт.ст. і дАД менше 50 мм рт.ст.). Фібриляція передсердь (миготлива аритмія) - порушення серцевого ритму. Не доведено збільшення ризику розвитку тяжкої брадикардії на фоні застосування препарату Бравадин при відновленні синусового ритму під час фармакологічної кардіоверсії. Проте, через відсутність достатньої кількості даних, при можливості відстрочити планову електричну кардіоверсію, застосування препарату Бравадин слід припинити за 24 години до її проведення. Застосування у пацієнтів з уродженим синдромом подовженого інтервалу QT або приймаючих ЛЗ, що подовжують інтервал QT. Препарат Бравадин не застосовується у пацієнтів з вродженим синдромом подовженого інтервалу QT, а також приймаючих ЛЗ, що подовжують інтервал QT. За потреби одночасного застосування потрібен суворий контроль ЕКГ. Ушкодження ЧСС внаслідок застосування препарату Бравадин може посилити подовження інтервалу QT та спровокувати розвиток важкої форми аритмії, зокрема поліморфної шлуночкової тахікардії типу «пірует». Пацієнти з артеріальною гіпертензією, які потребують зміни гіпотензивної терапії. У клінічному дослідженні випадки підвищення артеріального тиску зустрічалися частіше у групі пацієнтів, які приймали івабрадин (7,1%), у порівнянні з групою плацебо (6,1%). Такі випадки траплялися особливо часто безпосередньо після зміни гіпотензивної терапії, мали тимчасовий характер і не впливали на ефективність терапії івабрадином. При зміні гіпотензивної терапії у пацієнтів з ХСН, які приймають препарат Бравадин®, слід контролювати артеріальний тиск через певні інтервали часу. Помірна печінкова недостатність. Слід бути обережними при застосуванні препарату Бравадин у пацієнтів з помірною печінковою недостатністю (менше 9 балів за шкалою Чайлд-П'ю). Тяжка ниркова недостатність. Слід бути обережними при застосуванні препарату Бравадин у пацієнтів з тяжкою нирковою недостатністю (Cl креатиніну менше 15 мл/хв). Спеціальна інформація щодо допоміжних речовин. Препарат Бравадин містить лактозу, тому препарат протипоказаний пацієнтам з дефіцитом лактази, непереносимістю лактози, синдромом глюкозо-галактозної мальабсорбції. Вплив на здатність керувати автомобілем, механізмами. Було проведено дослідження за участю здорових добровольців з метою оцінити можливий вплив івабрадину на здатність керувати автомобілем, за результатами якого здатність керувати автомобілем не змінювалася. Однак у постмаркетинговому періоді повідомлялося про випадки погіршення здатності керувати автотранспортом унаслідок симптомів, пов'язаних із порушенням зору. Препарат Бравадин може викликати тимчасову зміну світлосприйняття (переважно у вигляді фотопсії), що має братися до уваги при керуванні автотранспортом або іншими механізмами при різкій зміні інтенсивності світла, особливо в нічний час.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. Івабрадину гідробромід 5,864 мг, що відповідає івабрадину 5 мг; Допоміжні речовини: лактози моногідрат 64,636 мг, целюлоза мікрокристалічна 20,000 мг, повідон 6,000 мг, кроскармелоза натрію 2,000 мг, кремнію діоксид колоїдний 0,500 мг, магнію стеарат 1,00 Оболонка плівкова: Опадрай помаранчевий 03Н32599 3,000 мг (гіпромелоза 71,714 %, титану діоксид (Е171) 15,936 %, тальк 6,972 %, пропіленгліколь 4,980 %, фарба заліза 0 ). По 14 або 15 таблеток у контурне осередкове впакування з комбінованого матеріалу ПВХ/ПЕ/ПВДХ та фольги алюмінієвої. 1, 2, 4, 6, 7 контурних осередкових упаковок (14 таблеток) або 2, 4, 6 контурних осередкових упаковок (15 таблеток) разом з інструкцією по застосуванню поміщають в пачку з картону.Опис лікарської формиТаблетки 5 мг: овальні, двоопуклі, покриті плівковою оболонкою блідо-оранжевого кольору, з ризиком на одному боці. Таблетки 7,5 мг: круглі, злегка двоопуклі, покриті плівковою оболонкою блідо-оранжевого кольору, з фаскою. Вид на зламі: біла шорстка маса з плівковою оболонкою блідо-жовтогарячого кольору.Фармакотерапевтична групаАнтиаритмічний, антиангінальний.ФармакокінетикаІвабрадин є S-енантіомером, який не демонструє біологічного перетворення в дослідженнях in vivo. N-десметилована похідна івабрадину є основним активним метаболітом. Всмоктування та біодоступність. Івабрадин швидко і майже повністю всмоктується у шлунково-кишковому тракті після прийому внутрішньо натще з досягненням Cmax у плазмі крові приблизно через 1 год. Абсолютна біодоступність становить близько 40% та обумовлена ефектом первинного проходження через печінку. Прийом їжі збільшує час абсорбції івабрадину приблизно на 1 годину та підвищує концентрацію в плазмі крові з 20 до 30%. Рекомендується приймати таблетки під час їди з метою зниження варіабельності концентрації. Розподіл. Івабрадин зв'язується з білками плазми приблизно на 70%, Vd у пацієнтів у рівноважному стані становить близько 100 л. Cmax івабрадину в плазмі крові після тривалого застосування внутрішньо дози 5 мг двічі на добу становить 22 нг/мл (коефіцієнт варіації (КВ) – 29%). Середня Css у плазмі становить 10 нг/мл (КВ - 38%). Метаболізм. Івабрадин значною мірою піддається метаболізму в печінці та кишечнику шляхом окислення за допомогою цитохрому Р450 (ізофермент CYP3A4). Основним активним метаболітом є N-десметилированное похідне (S18982) з концентрацією близько 40% по відношенню до концентрації вихідної речовини. Метаболізм цього активного метаболіту також відбувається за участю ізоферменту CYP3A4. Івабрадин має низький ступінь спорідненості до ізоферменту CYP3A4, не демонструє клінічно значущої індукції або інгібування ізоферменту CYP3A4, тому зміна метаболізму або концентрації субстратів ізоферменту CYP3A4 у плазмі крові під дією івабрадину є малоймовірною. Навпаки, потужні інгібітори та індуктори цитохрому Р450 можуть впливати на концентрацію івабрадину в плазмі крові. Виведення. T1/2 івабрадину становить у середньому 2 години (70-75% по відношенню до AUC у плазмі крові), ефективний T1/2 – 11 год. Загальний кліренс становить близько 400 мл/хв, нирковий кліренс – близько 70 мл/хв. Виведення метаболітів відбувається однаково через кишечник і нирками. Близько 4% прийнятої внутрішньо дози виводиться у незміненому вигляді нирками. Лінійність/нелінійність. Фармакокінетика івабрадину є лінійною у діапазоні доз 0,5–24 мг. Особливі групи пацієнтів Літній та старечий вік. Фармакокінетичні показники (AUC та Cmax) суттєво не відрізняються у пацієнтів 65 років і старше, 75 років та старше та загальної популяції пацієнтів. Порушення функції нирок. Зміна кінетики івабрадину у пацієнтів з нирковою недостатністю (Cl креатиніну 15-60 мл/хв) мінімальна, оскільки лише близько 20% івабрадину та його активного метаболіту S18982 виводиться нирками. Порушення функції печінки. У пацієнтів з легким ступенем печінкової недостатності (до 7 балів за шкалою Чайлд-П'ю) AUC івабрадину та його метаболіту на 20% більше, ніж у пацієнтів із нормальною функцією печінки. Дані про застосування івабрадину у пацієнтів з помірною печінковою недостатністю (7-9 балів за шкалою Чайлд-П'ю) обмежені та не дозволяють зробити висновок про особливості фармакокінетики івабрадину у даної групи пацієнтів, а у пацієнтів з тяжкою печінковою недостатністю (більше 9 балів за шкалою Чайлд. -П'ю) відсутні. Взаємозв'язок між фармакокінетичними та фармакодинамічними властивостями. Ушкодження ЧСС має пряму пропорційну залежність від збільшення в плазмі концентрацій івабрадину та активного метаболіту S18982 при прийомі в дозах 15–20 мг 2 рази на добу. При більш високих дозах препарату ушкодження серцевого ритму не має пропорційної залежності від концентрації івабрадину в плазмі та характеризується тенденцією до досягнення ефекту плато. Високі концентрації івабрадину в плазмі крові, яких можна досягти при одночасному застосуванні івабрадину з потужними інгібіторами ізоферменту CYP3A4, можуть призводити до вираженого ушкодження ЧСС, однак цей ризик знижується при одночасному застосуванні з помірними інгібіторами ізоферменту CYP3A4.ФармакодинамікаІвабрадин – препарат, що уповільнює ритм серця, механізм дії якого полягає у селективному та специфічному інгібуванні If-каналів синусного вузла, що контролюють спонтанну діастолічну деполяризацію в синусному вузлі та регулюють ЧСС. Івабрадин надає селективний вплив на синусний вузол, не впливаючи на час проведення імпульсів по внутрішньопередсердних, передсердно-шлуночкових і внутрішньошлуночкових шляхах, а також на скорочувальну здатність міокарда і реполяризацію шлуночків. Івабрадін також може взаємодіяти з Ih-каналами сітківки ока, подібними до If-каналів серця, що беруть участь у виникненні тимчасової зміни системи зорового сприйняття за рахунок зміни реакції сітківки ока на яскраві світлові стимули. За провокаційних обставин (наприклад, швидка зміна яскравості в області зорового поля) часткове інгібування Ih-каналів івабрадином викликає феномен зміни світлосприйняття (фотопсія). Для фотопсії характерна минуща зміна яскравості в обмеженій області зорового поля. Основною фармакологічною особливістю івабрадину є здатність дозозалежного ушкодження ЧСС. Аналіз залежності величини урідження ЧСС від дози івабрадину проводився при поступовому збільшенні дози до 20 мг двічі на добу та виявив тенденцію до досягнення ефекту плато (відсутність наростання терапевтичного ефекту при подальшому збільшенні дози), що знижує ризик розвитку вираженої брадикардії (ЧСС <40 уд.). /хв). При призначенні івабрадину в дозах, що рекомендуються, ступінь урідження ЧСС залежить від її вихідної величини і становить приблизно 10-15 уд./хв у спокої і при фізичному навантаженні. В результаті знижується робота серця та зменшується потреба міокарда в кисні. Івабрадин не впливає на внутрішньосерцеву провідність, скорочувальну здатність міокарда (не викликає негативний інотропний ефект) та процес реполяризації шлуночків серця. У клінічних електрофізіологічних дослідженнях івабрадин не впливав на час проведення імпульсів по передсердношлуночкових або внутрішньошлуночкових провідних шляхах, а також на скоригований інтервал QT. У дослідженнях за участю пацієнтів з дисфункцією лівого шлуночка (ФВЛШ 30-45%) було показано, що івабрадин не впливає на скорочувальну здатність міокарда. Встановлено, що івабрадин у дозі 5 мг 2 рази на добу покращував показники проб навантаження вже через 3-4 тижні терапії. Ефективність була підтверджена для дози 7,5 мг 2 рази на добу. Зокрема, додатковий ефект при збільшенні дози з 5 до 7,5 мг 2 рази на добу було встановлено у порівняльному дослідженні з атенололом. Час виконання фізичного навантаження збільшився приблизно на 1 хв через 1 міс. 25 с. Антиангінальна та антиішемічна активність івабрадину підтверджувалася і для пацієнтів віком 65 років та старших. Ефективність івабрадину при застосуванні в дозах 5 та 7,5 мг 2 рази на добу відзначалася щодо всіх показників навантажувальних проб (загальна тривалість фізичного навантаження, час до лімітуючого нападу стенокардії, час до початку розвитку нападу стенокардії та час до розвитку депресії сегмента ST на 1 мм), а також супроводжувалася зменшенням частоти розвитку нападів стенокардії приблизно 70%. Застосування івабрадину 2 рази на добу забезпечувало постійну терапевтичну ефективність протягом 24 год. У пацієнтів, які приймали івабрадин, показана додаткова ефективність івабрадину щодо всіх показників проб навантаження при додаванні до максимальної дози атенололу (50 мг) на спаді терапевтичної активності (через 12 годин після прийому внутрішньо). Не показано поліпшення показників ефективності івабрадину при додаванні до максимальної дози амлодипіну на спаді терапевтичної активності (через 12 годин після прийому внутрішньо), тоді як на максимумі активності (через 3-4 години після прийому внутрішньо) додаткову ефективність івабрадину було доведено. У дослідженнях клінічної ефективності препарату ефекти івабрадину повністю зберігалися протягом 3- та 4-місячних періодів лікування. Під час лікування ознак розвитку толерантності (зниження ефективності) були відсутні, а після припинення лікування синдрому відміни не відзначалося. Антиангінальні та антиішемічні ефекти івабрадину були пов'язані з дозозалежним урізанням ЧСС, а також із значним зменшенням робочого твору (ЧСС × сАД), причому як у спокої, так і при фізичному навантаженні.Вплив на показники АТ та ОПСС був незначним та клінічно незначущим. Стійке ушкодження ЧСС було відзначено у пацієнтів, які приймають івабрадин як мінімум протягом 1 року. Впливу на вуглеводний обмін та ліпідний профіль при цьому не спостерігалося. У пацієнтів з цукровим діабетом показники ефективності та безпеки івабрадину були подібними до таких у загальній популяції пацієнтів. У дослідженні у пацієнтів з ІХС без клінічних проявів серцевої недостатності (ФВЛШ більше 40%) на фоні підтримуючої терапії, застосування івабрадину в дозах, вищих за рекомендовані (початкова доза 7,5 мг 2 рази на день (5 мг 2 рази на день при віці старше) 75 років), яка потім титрувалася до 10 мг 2 рази на день) не мала істотного впливу на первинну комбіновану кінцеву точку (смерть внаслідок серцево-судинної причини або розвиток нефатального інфаркту міокарда). Частота розвитку брадикардії у групі пацієнтів, які отримували івабрадин, становила 17,9%; 7,1% пацієнтів у ході дослідження приймали верапаміл, дилтіазем або потужні інгібітори ізоферменту CYP3A4. У пацієнтів зі стенокардією II класу або вище за класифікацією Канадського кардіологічного товариства було виявлено невелике статистично значуще збільшення кількості випадків настання первинної комбінованої кінцевої точки при застосуванні івабрадину, чого не спостерігалося у підгрупі всіх пацієнтів зі стенокардією (I клас та вище). У дослідженні за участю пацієнтів зі стабільною стенокардією та дисфункцією, лівого шлуночка (ФВЛШ менше 40%), 86,9% яких отримували бета-адреноблокатори, не виявлено відмінностей між групами пацієнтів, які приймали івабрадин на тлі стандартної терапії, та плацебо за сумарною частотою летальних результатів від серцево-судинних захворювань, госпіталізації з приводу гострого інфаркту міокарда, госпіталізації щодо виникнення нових випадків серцевої недостатності або посилення симптомів перебігу ХСН. У пацієнтів із симптоматичною стенокардією не було виявлено значних відмінностей щодо частоти виникнення смерті внаслідок серцево-судинної причини або госпіталізації внаслідок розвитку нефатального інфаркту міокарда або серцевої недостатності (частота виникнення – 12% у групі івабрадину та 15,5% у групі плацебо відповідно).На фоні застосування івабрадину у пацієнтів з ЧСС не менше 70 уд/хв показано зниження частоти госпіталізацій з приводу фатального та нефатального інфаркту міокарда на 36% та частоти реваскуляризації на 30%. У пацієнтів зі стенокардією напруги на фоні прийому івабрадину відмічено зниження відносного ризику настання ускладнень (частота летальних наслідків від серцево-судинних захворювань, госпіталізації з приводу гострого інфаркту міокарда, госпіталізації з приводу виникнення нових випадків серцевої недостатності або посилення симптомів перебігу 2СН). Зазначена терапевтична перевага досягається насамперед за рахунок зниження частоти госпіталізації з приводу гострого інфаркту міокарда на 42%./хв показано зниження частоти госпіталізацій з приводу фатального та нефатального інфаркту міокарда на 36% та частоти реваскуляризації на 30%. У пацієнтів зі стенокардією напруги на фоні прийому івабрадину відмічено зниження відносного ризику настання ускладнень (частота летальних наслідків від серцево-судинних захворювань, госпіталізації з приводу гострого інфаркту міокарда, госпіталізації з приводу виникнення нових випадків серцевої недостатності або посилення симптомів перебігу 2СН). Зазначена терапевтична перевага досягається насамперед за рахунок зниження частоти госпіталізації з приводу гострого інфаркту міокарда на 42%./хв показано зниження частоти госпіталізацій з приводу фатального та нефатального інфаркту міокарда на 36% та частоти реваскуляризації на 30%. У пацієнтів зі стенокардією напруги на фоні прийому івабрадину відмічено зниження відносного ризику настання ускладнень (частота летальних наслідків від серцево-судинних захворювань, госпіталізації з приводу гострого інфаркту міокарда, госпіталізації з приводу виникнення нових випадків серцевої недостатності або посилення симптомів перебігу 2СН). Зазначена терапевтична перевага досягається насамперед за рахунок зниження частоти госпіталізації з приводу гострого інфаркту міокарда на 42%.У пацієнтів зі стенокардією напруги на фоні прийому івабрадину відмічено зниження відносного ризику настання ускладнень (частота летальних наслідків від серцево-судинних захворювань, госпіталізації з приводу гострого інфаркту міокарда, госпіталізації з приводу виникнення нових випадків серцевої недостатності або посилення симптомів перебігу 2СН). Зазначена терапевтична перевага досягається насамперед за рахунок зниження частоти госпіталізації з приводу гострого інфаркту міокарда на 42%.У пацієнтів зі стенокардією напруги на фоні прийому івабрадину відмічено зниження відносного ризику настання ускладнень (частота летальних наслідків від серцево-судинних захворювань, госпіталізації з приводу гострого інфаркту міокарда, госпіталізації з приводу виникнення нових випадків серцевої недостатності або посилення симптомів перебігу 2СН). Зазначена терапевтична перевага досягається насамперед за рахунок зниження частоти госпіталізації з приводу гострого інфаркту міокарда на 42%.Зазначена терапевтична перевага досягається насамперед за рахунок зниження частоти госпіталізації з приводу гострого інфаркту міокарда на 42%.Зазначена терапевтична перевага досягається насамперед за рахунок зниження частоти госпіталізації з приводу гострого інфаркту міокарда на 42%. Зниження частоти госпіталізації з приводу фатального та нефатального інфаркту міокарда у пацієнтів з ЧСС понад 70 уд/хв ще більш значуще і досягає 73%. Загалом відзначено хорошу переносимість та безпеку препарату. На фоні застосування івабрадину у пацієнтів з ХСН II–IV функціонального класу за класифікацією NYHA з ФВЛШ менше 35% показано клінічно та статистично значуще зниження відносного ризику настання ускладнень (частоти летальних наслідків від серцево-судинних захворювань та зниження кількості госпіталізацій у зв'язку з посиленням симптомів перебігу ХСП) на 18%. Абсолютне зниження ризику становило 4,2%. Виражений терапевтичний ефект спостерігався через 3 місяці від початку терапії. Зниження смертності від серцево-судинних захворювань та зниження кількості госпіталізацій у зв'язку з посиленням симптомів перебігу ХСН спостерігалося незалежно від віку, статі, функціонального класу ХСН, застосування бета-адреноблокаторів, ішемічної або неішемічної етіології ХСН, наявності цукрового діабету або артеріальної гіпертензії. Пацієнти з симптомами ХСН із синусовим ритмом та ЧСС не менше 70 уд./хв отримували стандартну терапію, що включає застосування бета-адреноблокаторів (89%), інгібіторів АПФ та/або АРА II (91%), діуретиків (83%), антагоністів альдостерону. (60%). Показано, що застосування івабрадину протягом 1 року може запобігти одному летальному исходу або одній госпіталізації у зв'язку з серцево-судинним захворюванням на кожні 26 пацієнтів, які приймають препарат. На фоні застосування івабрадину показано покращення функціонального класу ХСН за класифікацією NYHA. У пацієнтів з ЧСС 80 уд/хв відмічено зниження ЧСС в середньому на 15 уд/хв.Показання до застосуванняСимптоматична терапія стабільної стенокардії при ішемічній хворобі серця у дорослих пацієнтів з нормальним синусовим ритмом та ЧСС не менше 70 уд/хв: при непереносимості чи наявності протипоказань до застосування бета-адреноблокаторів; у комбінації з бета-адреноблокаторами при неадекватному контролі стабільної стенокардії на тлі оптимальної дози бета-адреноблокатора. Терапія хронічної серцевої недостатності II–IV функціонального класу за класифікацією NYHA із систолічною дисфункцією у пацієнтів із синусовим ритмом та ЧСС не менше 70 уд/хв: у комбінації зі стандартною терапією, що включає терапію бета-адреноблокаторами; при непереносимості чи наявності протипоказань до застосування бета-адреноблокаторів.Протипоказання до застосуванняпідвищена чутливість до івабрадину або до будь-якого з допоміжних компонентів препарату; брадикардія (ЧСС у спокої менше 70 уд./хв (до початку лікування); кардіогенний шок; гострий інфаркт міокарда; тяжка артеріальна гіпотензія (сАД менше 90 мм рт.ст. та дАД менше 50 мм рт.ст.); тяжка печінкова недостатність (більше 9 балів за шкалою Чайлд-П'ю); синдром слабкості синусного вузла; синоатріальна блокада; нестабільна чи гостра серцева недостатність; наявність штучного водія ритму, що працює у режимі постійної стимуляції; нестабільна стенокардія; AV-блокада ІІІ ступеня; одночасне застосування з сильними інгібіторами ізоферментів системи цитохрому P450 3А4, такими як протигрибкові засоби групи азолів (кетоконазол, ітраконазол), антибіотики з групи макролідів (кларитроміцин, еритроміцин для внутрішнього прийому, джозаміцин, телімі нефазодон; дефіцит лактази, непереносимість лактози, синдром глюкозо-галактозної мальабсорбції; застосування у жінок репродуктивного віку, які не дотримуються надійних заходів контрацепції; вагітність; період грудного вигодовування; вік до 18 років (ефективність та безпека препарату в цій віковій групі не вивчалася). З обережністю: помірно виражена печінкова недостатність (менше 9 балів за шкалою Чайлд-П'ю), тяжка ниркова недостатність (Cl креатиніну менше 15 мл/хв), вроджене подовження інтервалу QT; одночасне застосування грейпфрутового соку; нещодавно перенесений інсульт; пігментна дегенерація сітківки ока (retinitis pigmentosa); артеріальна гіпотензія; ХСН IV функціонального класу за класифікацією NYHA; одночасне застосування з калійнесберігаючі діуретиками.Вагітність та лактаціяДослідження на тваринах продемонстрували присутність репродуктивної токсичності, ембріотоксичності та тератогенної дії. Препарат Бравадин протипоказаний для застосування при вагітності у зв'язку з недостатньою кількістю даних з безпеки. Застосування препарату Бравадин у період грудного вигодовування протипоказане. Невідомо, чи проникає івабрадин у грудне молоко. При необхідності застосування препарату Бравадин у період лактації грудне вигодовування слід припинити.Побічна діяЗастосування івабрадину вивчалося у клінічних дослідженнях за участю майже 45 000 пацієнтів. Найбільш часті побічні ефекти івабрадину, зміна світлосприйняття (фотопсія) та брадикардія носили дозозалежний характер і були пов'язані з механізмом дії івабрадину. Частота побічних реакцій, зазначених у клінічних дослідженнях, наведена у вигляді наступної градації: дуже часто – ≥1/10; часто – від ≥1/100 до <1/10; нечасто – від ≥1/1000 до <1/100; рідко – від ≥1/10000 до <1/1000; дуже рідко – від <1/10000; частота невідома - не може бути оцінена на основі наявних даних. З боку органу зору: дуже часто – зміна світлосприйняття (фотопсія)*; часто - нечіткість зору; нечасто – диплопія, порушення зору. З боку органу слуху та лабіринтні порушення: нечасто – вертиго. З боку серця та судин: часто – брадикардія**, AV-блокада І ступеня (подовжений інтервал PQ на ЕКГ), шлуночкова екстрасистолія, неконтрольована зміна АТ, фібриляція передсердь***; нечасто - відчуття серцебиття, надшлуночкова екстрасистолія, виражене зниження артеріального тиску, можливо пов'язане з брадикардією; дуже рідко – AV-блокада II та III ступеня, синдром слабкості синусного вузла. З боку шлунково-кишкового тракту: нечасто – нудота, запор, діарея, біль у животі. З боку нервової системи: часто - головний біль (особливо в 1-й місяці терапії), запаморочення, можливо пов'язане з брадикардією; нечасто - непритомність, можливо пов'язана з брадикардією. З боку дихальної системи, органів грудної клітки та середостіння: нечасто – задишка. З боку шкіри та підшкірних тканин: нечасто – шкірний висип, ангіоневротичний набряк; рідко - еритема, свербіж шкіри, кропив'янка. З боку скелетно-м'язової та сполучної тканини: нечасто – спазми м'язів. Лабораторні та інструментальні дані: нечасто гіперурикемія, еозинофілія, підвищення концентрації креатиніну в плазмі крові, подовження інтервалу QT на ЕКГ. Загальні розлади та порушення в місці введення: нечасто – астенія, підвищена стомлюваність, можливо пов'язані з брадикардією; рідко – нездужання, можливо пов'язане з брадикардією. * Зміна світлосприйняття (фотопсія) відзначалося у 14,5% пацієнтів і описувалося як минуща зміна яскравості в обмеженій зоні зорового поля. Як правило, подібні явища провокувалися різкою зміною інтенсивності висвітлення. Також можуть виникати фотопсії, які можуть мати вигляд ореолу, розпадання зорової картинки на окремі частини (стробоскопічний та калейдоскопічний ефекти), виявлятися у вигляді яскравих кольорових спалахів або множинних зображень (персистенція сітківки). В основному фотопсія з'являлася в перші 2 місяці лікування, але в подальшому могла виникати повторно. Вираженість фотопсії, як правило, була слабкою або помірною. Поява фотопсії припинялася на тлі продовження терапії (77,5% випадків) або після завершення терапії.Менш ніж у 1% пацієнтів поява фотопсії стала причиною зміни їхнього способу життя або відмови від терапії. ** Брадикардія відзначалася у 3,3% пацієнтів, особливо у перші 2-3 місяці терапії, у >0,5% пацієнтів розвивалася виражена брадикардія з ЧСС не більше 40 уд./хв. *** Фібриляція передсердь спостерігалася у 5,3% пацієнтів, які отримували івабрадин, порівняно з 3,8% пацієнтів, які отримували плацебо. Відповідно до аналізу об'єднаних даних клінічних досліджень з періодом спостереження не менше 3 місяців, виникнення фібриляції передсердь спостерігалося у 4,86% пацієнтів, які приймали івабрадин, порівняно з 4,08% у контрольних групах.Взаємодія з лікарськими засобамиФармакодинамічна взаємодія Одночасне застосування не рекомендується ЛЗ, що подовжують інтервал QT: антиаритмічні засоби, що подовжують інтервал QT (наприклад, хінідин, дизопірамід, беприділ, соталол, ібутилід, аміодарон); ЛЗ, що подовжують інтервал QT, що не відносяться до антиаритмічних засобів (наприклад пімозід, зіпрасідон, сертиндол, мефлохін, галофантрин, пентамідин, цизаприд, еритроміцин для внутрішньовенного введення). Одночасне застосування івабрадину та ЛЗ, що подовжують інтервал QT, не рекомендується, оскільки ушкодження ЧСС може спричинити додаткове подовження інтервалу QT. За потреби одночасного застосування потрібен ретельний контроль ЕКГ. Одночасне застосування, що вимагає обережності Калійнесберігаючі діуретики (тіазидні та петльові). Гіпокаліємія може збільшити ризик розвитку аритмії. Оскільки застосування івабрадину може викликати брадикардію, поєднання гіпокаліємії та брадикардії є сприятливим фактором для розвитку тяжкої форми аритмії, особливо у пацієнтів із синдромом подовженого інтервалу QT як вродженим, так і викликаним застосуванням ЛЗ. Фармакокінетична взаємодія Цитохром P450 (ізофермент CYP3A4). Івабрадин піддається метаболізму в печінці за участю тільки ізоферменту CYP3A4 і є дуже слабким інгібітором цього цитохрому. Не впливає на метаболізм та концентрацію в плазмі інших субстратів (сильні, помірні та слабкі інгібітори) ізоферменту CYP3A4. Інгібітори та індуктори ізоферменту CYP3A4 можуть вступати у взаємодію з івабрадином та надавати клінічно значний вплив на його метаболізм та фармакокінетичні властивості. Інгібітори ізоферменту CYP3A4 підвищують, а індуктори ізоферменту CYP3A4 знижують концентрацію івабрадину у плазмі. Підвищення концентрації івабрадину в плазмі може викликати ризик розвитку тяжкої брадикардії. Одночасне застосування протипоказане Одночасне застосування з сильними інгібіторами ізоферменту CYP3A4, такими як протигрибкові засоби групи азолів (кетоконазол, ітраконазол), антибіотики з групи макролідів (кларитроміцин, еритроміцин для внутрішнього прийому, джозаміцин, телітроміцин), інгібінофіноз Сильні інгібітори ізоферменту CYP3A4 - кетоконазол (200 мг 1 раз на добу) або джозаміцин (1 г 2 рази на добу) - підвищують середню концентрацію івабрадину в плазмі у 7-8 разів. Помірні інгібітори ізоферменту CYP3A4. Одночасне застосування івабрадину та дилтіазему або верапамілу (ЛЗ, що уріжають серцевий ритм) у здорових добровольців та пацієнтів супроводжувалося збільшенням AUC у 2-3 рази та додатковим ушкодженням ЧСС на 5 уд/хв. Одночасне застосування не рекомендується Грейпфрутовий сік. При одночасному застосуванні з грейпфрутовим соком спостерігалося підвищення концентрації івабрадину в плазмі в 2 рази. Під час застосування івабрадину вживання грейпфрутового соку не рекомендується. Одночасне застосування, що вимагає обережності Помірні інгібітори ізоферменту CYP3A4. Одночасне застосування івабрадину з іншими помірними інгібіторами ізоферменту CYP3A4 (наприклад, флуконазол) можливе, якщо ЧСС у спокої становить понад 70 уд/хв. Рекомендована початкова доза івабрадину 2,5 мг 2 рази на день. Необхідний контроль ЧСС. Індуктори ізоферменту CYP3A4. Індуктори ізоферменту CYP3A4 (наприклад рифампіцин, барбітурати, фенітоїн та ЛЗ, що містять звіробій продірявлений) можуть знижувати концентрацію в плазмі крові та активність івабрадину та вимагати підбір більш високої дози. Одночасне застосування івабрадину в дозі 10 мг 2 рази на добу та ЛЗ, що містять звіробій продірявлений, знижує AUC івабрадину в 2 рази. Одночасне застосування ЛЗ, що містять звіробій продірявлений, та івабрадину не рекомендується. Одночасне застосування з іншими ЛЗ Відсутній клінічно значущий вплив на фармакодинаміку та фармакокінетику івабрадину при одночасному застосуванні з інгібіторами протонної помпи (омепразол, лансопразол), інгібіторами ФДЕ-5 (силденафіл), інгібіторами ГМГ-КоА-редуктазині . Івабрадин не має клінічно значущого впливу на фармакокінетику симвастатину, амлодипіну, лацидипіну, фармакокінетику та фармакодинаміку дигоксину, варфарину та фармакодинаміку ацетилсаліцилової кислоти. Одночасне застосування івабрадину та інгібіторів АПФ, АРА II, бета-адреноблокаторів, діуретиків, антагоністів альдостерону, нітратів короткої та пролонгованої дії, інгібіторів ГМГ-КоА-редуктази, фібратів, інгібіторів протонної помпи, аґтицети не супроводжувалося зміною профілю безпеки терапії, що проводиться.Спосіб застосування та дозиВсередину, 2 рази на добу (вранці та ввечері) під час їди. Стабільна стенокардія. Початкова доза, що рекомендується, становить 10 мг/добу (по 1 табл. 5 мг 2 рази на добу). Через 3-4 тижні терапії доза може бути збільшена до 15 мг на добу (по 1 табл. 7,5 мг 2 рази на добу) залежно від терапевтичного ефекту. Якщо під час застосування препарату Бравадин ЧСС у спокої уріджується менше 50 уд./хв або у пацієнта виникають симптоми, пов'язані з брадикардією (запаморочення, підвищена стомлюваність або виражене зниження АТ), дозу препарату Бравадин необхідно зменшити до 2,5 мг (по 1/2 таблетки 5 мг) 2 рази на добу. Терапію препаратом Бравадин слід припинити, якщо при зниженні дози препарату Бравадин ЧСС залишається менше 50 уд./хв або зберігаються симптоми вираженої брадикардії. ХСН. Початкова доза, що рекомендується, становить 10 мг/добу (по 1 табл. 5 мг 2 рази на добу). Через 2 тижні терапії доза може бути збільшена до 15 мг/добу (по 1 табл. 7,5 мг 2 рази на добу), якщо ЧСС у спокої стабільно більше 60 уд./хв або зменшена до 2,5 мг (по 1/ 2 таблетки 5 мг) 2 рази на добу, якщо ЧСС стабільно менше 50 уд/хв або у пацієнта виникають симптоми, пов'язані з брадикардією (запаморочення, підвищена стомлюваність або виражене зниження артеріального тиску). Якщо значення ЧСС знаходиться в діапазоні 50-60 уд/хв, рекомендується застосовувати препарат Бравадин у дозі 5 мг 2 рази на добу. Якщо під час застосування препарату Бравадин ЧСС у спокої уріжається менше 50 уд./хв або виникають симптоми, пов'язані з брадикардією, для пацієнтів, які отримують Бравадин у дозі 5 мг 2 рази на добу або 7,5 мг 2 рази на добу, доза препарату має бути знижена. Якщо у пацієнтів, які отримують препарат Бравадин у дозі 2,5 мг (по 1/2 табл. 5 мг) 2 рази на добу або 5 мг 2 рази на добу, ЧСС у спокої стабільно більше 60 уд/хв, доза препарату Бравадин ® може бути збільшена. Якщо ЧСС залишається менше 50 уд./хв або у пацієнта зберігаються симптоми, пов'язані з брадикардією, терапію Бравадін слід припинити. Пацієнти старші 75 років. Пацієнтам у віці 75 років та старше лікування слід починати з нижчої дози. Початкова доза, що рекомендується, становить 2,5 мг (по 1/2 табл. 5 мг) 2 рази на добу. Надалі доза може бути збільшена. Порушення функції нирок. Пацієнтам з порушенням функції нирок (Cl креатиніну більше 15 мл/хв) корекція дози не потрібна. Початкова доза, що рекомендується, — 10 мг/добу (по 1 табл. 5 мг 2 рази на добу). Через 3-4 тижні терапії доза може бути збільшена до 15 мг на добу (по 1 табл. 7,5 мг 2 рази на добу). У зв'язку з недостатністю клінічних даних препарат Бравадин слід застосовувати з обережністю у пацієнтів з Cl креатиніну менше 15 мл/хв. Порушення функції печінки. Корекція дози не потрібна у пацієнтів з легким ступенем печінкової недостатності (до 7 балів за шкалою Чайлд-П'ю). Слід бути обережними при застосуванні препарату Бравадин у пацієнтів з помірною печінковою недостатністю (7-9 балів за шкалою Чайлд-П'ю). Пацієнти з тяжкою печінковою недостатністю (більше 9 балів за шкалою Чайлд-П'ю) – застосування препарату Бравадин протипоказано. Діти та підлітки. Безпека та ефективність івабрадину у дітей та підлітків віком до 18 років не встановлені.ПередозуванняОвальні, двоопуклі таблетки, покриті плівковою оболонкою блідо-оранжевого кольору, з ризиком на одному боці. Вид на зламі: біла шорстка маса з плівковою оболонкою блідо-жовтогарячого кольору.Запобіжні заходи та особливі вказівкиПорушення серцевого ритму. Препарат Бравадин неефективний при лікуванні або для профілактики аритмії, його ефективність знижується при виникненні тахіаритмії (наприклад, шлуночкова або надшлуночкова тахікардія). Застосування препарату Бравадин не рекомендується у пацієнтів з фібриляцією передсердь (миготлива аритмія) або іншими видами аритмій, пов'язаних із функцією синусного вузла. При застосуванні препарату Бравадин® рекомендується проводити клінічне спостереження за пацієнтами щодо виявлення фібриляції передсердь (пароксизмальна або постійна форма), що включає дослідження ЕКГ за наявності клінічних показань (наприклад, погіршення перебігу стенокардії, поява відчуття серцебиття, нерегулярність серцевого ритму). Ризик розвитку фібриляції передсердь може підвищуватися у пацієнтів із ХСН, які приймають препарат Бравадин. Фібриляція передсердь частіше зустрічалася у пацієнтів, які одночасно приймали івабрадин з аміодароном або антиаритмічними препаратами І класу. Пацієнти з ХСН та порушеннями внутрішньошлуночкової провідності (блокада лівої або правої ніжки пучка Гіса) та шлуночковою диссинхронією повинні перебувати під ретельним наглядом. Застосування у пацієнтів із брадикардією. Застосування препарату Бравадин протипоказане у пацієнтів з ЧСС менше 70 уд/хв у стані спокою до початку терапії. Якщо при застосуванні препарату Бравадин ЧСС у спокої уріджується менше 50 уд./хв або у пацієнта спостерігаються симптоми, пов'язані з брадикардією (запаморочення, підвищена стомлюваність або виражене зниження артеріального тиску), дозу препарату необхідно зменшити. Якщо при зниженні дози препарату Бравадин ЧСС залишається менше 50 уд./хв або зберігаються симптоми, пов'язані з брадикардією, терапію препаратом Бравадин слід припинити. Комбіноване застосування у складі антиангінальної терапії. Одночасне застосування препарату Бравадин з БКК, що уріжають пульс (верапаміл, дилтіазем), не рекомендується. При одночасному застосуванні з нітратами або БКК, похідними дигідропіридину (амлодипін), зміна профілю безпеки терапії не відзначалося. Не встановлено, що одночасне застосування з БКК, похідними дигідропіридину, підвищує ефективність івабрадину. ХСН. Можливість застосування препарату Бравадин розглядається тільки у пацієнтів із стабільним перебігом ХСН. При застосуванні препарату Бравадин у пацієнтів з ХСН IV функціонального класу за класифікацією NYHA слід бути обережними у зв'язку з обмеженою кількістю даних щодо застосування у цієї групи пацієнтів. Інсульт. Не рекомендується застосування препарату Бравадин відразу після перенесеного інсульту через відсутність даних щодо ефективності та безпеки в даний період. Зорові функції. Препарат Бравадин впливає на функцію сітківки ока. В даний час не був виявлений токсичний вплив на сітківку ока, проте вплив препарату Бравадин на сітківку ока при тривалому застосуванні (понад 1 рік) на даний момент невідомий. У разі виникнення будь-яких порушень зорового сприйняття, не зазначених у цьому описі, застосування препарату Бравадин слід припинити. При застосуванні препарату Бравадин у пацієнтів з пігментною дегенерацією сітківки слід бути обережним. Артеріальна гіпотензія. Препарат Бравадин слід застосовувати з обережністю у пацієнтів з артеріальною гіпотензією (недостатня кількість клінічних даних). Застосування препарату Бравадин протипоказане у пацієнтів з тяжкою артеріальною гіпотензією (сАД менше 90 мм рт.ст. і дАД менше 50 мм рт.ст.). Фібриляція передсердь (миготлива аритмія) - порушення серцевого ритму. Не доведено збільшення ризику розвитку тяжкої брадикардії на фоні застосування препарату Бравадин при відновленні синусового ритму під час фармакологічної кардіоверсії. Проте, через відсутність достатньої кількості даних, при можливості відстрочити планову електричну кардіоверсію, застосування препарату Бравадин слід припинити за 24 години до її проведення. Застосування у пацієнтів з уродженим синдромом подовженого інтервалу QT або приймаючих ЛЗ, що подовжують інтервал QT. Препарат Бравадин не застосовується у пацієнтів з вродженим синдромом подовженого інтервалу QT, а також приймаючих ЛЗ, що подовжують інтервал QT. За потреби одночасного застосування потрібен суворий контроль ЕКГ. Ушкодження ЧСС внаслідок застосування препарату Бравадин може посилити подовження інтервалу QT та спровокувати розвиток важкої форми аритмії, зокрема поліморфної шлуночкової тахікардії типу «пірует». Пацієнти з артеріальною гіпертензією, які потребують зміни гіпотензивної терапії. У клінічному дослідженні випадки підвищення артеріального тиску зустрічалися частіше у групі пацієнтів, які приймали івабрадин (7,1%), у порівнянні з групою плацебо (6,1%). Такі випадки траплялися особливо часто безпосередньо після зміни гіпотензивної терапії, мали тимчасовий характер і не впливали на ефективність терапії івабрадином. При зміні гіпотензивної терапії у пацієнтів з ХСН, які приймають препарат Бравадин®, слід контролювати артеріальний тиск через певні інтервали часу. Помірна печінкова недостатність. Слід бути обережними при застосуванні препарату Бравадин у пацієнтів з помірною печінковою недостатністю (менше 9 балів за шкалою Чайлд-П'ю). Тяжка ниркова недостатність. Слід бути обережними при застосуванні препарату Бравадин у пацієнтів з тяжкою нирковою недостатністю (Cl креатиніну менше 15 мл/хв). Спеціальна інформація щодо допоміжних речовин. Препарат Бравадин містить лактозу, тому препарат протипоказаний пацієнтам з дефіцитом лактази, непереносимістю лактози, синдромом глюкозо-галактозної мальабсорбції. Вплив на здатність керувати автомобілем, механізмами. Було проведено дослідження за участю здорових добровольців з метою оцінити можливий вплив івабрадину на здатність керувати автомобілем, за результатами якого здатність керувати автомобілем не змінювалася. Однак у постмаркетинговому періоді повідомлялося про випадки погіршення здатності керувати автотранспортом унаслідок симптомів, пов'язаних із порушенням зору. Препарат Бравадин може викликати тимчасову зміну світлосприйняття (переважно у вигляді фотопсії), що має братися до уваги при керуванні автотранспортом або іншими механізмами при різкій зміні інтенсивності світла, особливо в нічний час.Умови відпустки з аптекЗа рецептомВідео на цю тему
355,00 грн
308,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. Івабрадину гідробромід 8,796 мг, що відповідає івабрадину 7,5 мг; Допоміжні речовини: лактози моногідрат 96,954 мг, целюлоза мікрокристалічна 30,000 мг, повідон 9,000 мг, кроскармелоза натрію 3,000 мг, кремнію діоксид колоїдний 0,750 мг, стеарат магнію 1,50; Оболонка плівкова: Опадрай помаранчевий 03Н325991 4,500 мг (гіпромелоза 71,714 %, титану діоксид (Е171) 15,936 %, тальк 6,972 %, пропіленгліколь 4,980 %, ). По 14 або 15 таблеток у контурне осередкове впакування з комбінованого матеріалу ПВХ/ПЕ/ПВДХ та фольги алюмінієвої. 1, 2, 4, 6, 7 контурних осередкових упаковок (14 таблеток) або 2, 4, 6 контурних осередкових упаковок (15 таблеток) разом з інструкцією по застосуванню поміщають в пачку з картону.Опис лікарської формиТаблетки 5 мг: овальні, двоопуклі, покриті плівковою оболонкою блідо-оранжевого кольору, з ризиком на одному боці. Таблетки 7,5 мг: круглі, злегка двоопуклі, покриті плівковою оболонкою блідо-оранжевого кольору, з фаскою. Вид на зламі: біла шорстка маса з плівковою оболонкою блідо-жовтогарячого кольору.Фармакотерапевтична групаАнтиаритмічний, антиангінальний.ФармакокінетикаІвабрадин є S-енантіомером, який не демонструє біологічного перетворення в дослідженнях in vivo. N-десметилована похідна івабрадину є основним активним метаболітом. Всмоктування та біодоступність. Івабрадин швидко і майже повністю всмоктується у шлунково-кишковому тракті після прийому внутрішньо натще з досягненням Cmax у плазмі крові приблизно через 1 год. Абсолютна біодоступність становить близько 40% та обумовлена ефектом первинного проходження через печінку. Прийом їжі збільшує час абсорбції івабрадину приблизно на 1 годину та підвищує концентрацію в плазмі крові з 20 до 30%. Рекомендується приймати таблетки під час їди з метою зниження варіабельності концентрації. Розподіл. Івабрадин зв'язується з білками плазми приблизно на 70%, Vd у пацієнтів у рівноважному стані становить близько 100 л. Cmax івабрадину в плазмі крові після тривалого застосування внутрішньо дози 5 мг двічі на добу становить 22 нг/мл (коефіцієнт варіації (КВ) – 29%). Середня Css у плазмі становить 10 нг/мл (КВ - 38%). Метаболізм. Івабрадин значною мірою піддається метаболізму в печінці та кишечнику шляхом окислення за допомогою цитохрому Р450 (ізофермент CYP3A4). Основним активним метаболітом є N-десметилированное похідне (S18982) з концентрацією близько 40% по відношенню до концентрації вихідної речовини. Метаболізм цього активного метаболіту також відбувається за участю ізоферменту CYP3A4. Івабрадин має низький ступінь спорідненості до ізоферменту CYP3A4, не демонструє клінічно значущої індукції або інгібування ізоферменту CYP3A4, тому зміна метаболізму або концентрації субстратів ізоферменту CYP3A4 у плазмі крові під дією івабрадину є малоймовірною. Навпаки, потужні інгібітори та індуктори цитохрому Р450 можуть впливати на концентрацію івабрадину в плазмі крові. Виведення. T1/2 івабрадину становить у середньому 2 години (70-75% по відношенню до AUC у плазмі крові), ефективний T1/2 – 11 год. Загальний кліренс становить близько 400 мл/хв, нирковий кліренс – близько 70 мл/хв. Виведення метаболітів відбувається однаково через кишечник і нирками. Близько 4% прийнятої внутрішньо дози виводиться у незміненому вигляді нирками. Лінійність/нелінійність. Фармакокінетика івабрадину є лінійною у діапазоні доз 0,5–24 мг. Особливі групи пацієнтів Літній та старечий вік. Фармакокінетичні показники (AUC та Cmax) суттєво не відрізняються у пацієнтів 65 років і старше, 75 років та старше та загальної популяції пацієнтів. Порушення функції нирок. Зміна кінетики івабрадину у пацієнтів з нирковою недостатністю (Cl креатиніну 15-60 мл/хв) мінімальна, оскільки лише близько 20% івабрадину та його активного метаболіту S18982 виводиться нирками. Порушення функції печінки. У пацієнтів з легким ступенем печінкової недостатності (до 7 балів за шкалою Чайлд-П'ю) AUC івабрадину та його метаболіту на 20% більше, ніж у пацієнтів із нормальною функцією печінки. Дані про застосування івабрадину у пацієнтів з помірною печінковою недостатністю (7-9 балів за шкалою Чайлд-П'ю) обмежені та не дозволяють зробити висновок про особливості фармакокінетики івабрадину у даної групи пацієнтів, а у пацієнтів з тяжкою печінковою недостатністю (більше 9 балів за шкалою Чайлд. -П'ю) відсутні. Взаємозв'язок між фармакокінетичними та фармакодинамічними властивостями. Ушкодження ЧСС має пряму пропорційну залежність від збільшення в плазмі концентрацій івабрадину та активного метаболіту S18982 при прийомі в дозах 15–20 мг 2 рази на добу. При більш високих дозах препарату ушкодження серцевого ритму не має пропорційної залежності від концентрації івабрадину в плазмі та характеризується тенденцією до досягнення ефекту плато. Високі концентрації івабрадину в плазмі крові, яких можна досягти при одночасному застосуванні івабрадину з потужними інгібіторами ізоферменту CYP3A4, можуть призводити до вираженого ушкодження ЧСС, однак цей ризик знижується при одночасному застосуванні з помірними інгібіторами ізоферменту CYP3A4.ФармакодинамікаІвабрадин – препарат, що уповільнює ритм серця, механізм дії якого полягає у селективному та специфічному інгібуванні If-каналів синусного вузла, що контролюють спонтанну діастолічну деполяризацію в синусному вузлі та регулюють ЧСС. Івабрадин надає селективний вплив на синусний вузол, не впливаючи на час проведення імпульсів по внутрішньопередсердних, передсердно-шлуночкових і внутрішньошлуночкових шляхах, а також на скорочувальну здатність міокарда і реполяризацію шлуночків. Івабрадін також може взаємодіяти з Ih-каналами сітківки ока, подібними до If-каналів серця, що беруть участь у виникненні тимчасової зміни системи зорового сприйняття за рахунок зміни реакції сітківки ока на яскраві світлові стимули. За провокаційних обставин (наприклад, швидка зміна яскравості в області зорового поля) часткове інгібування Ih-каналів івабрадином викликає феномен зміни світлосприйняття (фотопсія). Для фотопсії характерна минуща зміна яскравості в обмеженій області зорового поля. Основною фармакологічною особливістю івабрадину є здатність дозозалежного ушкодження ЧСС. Аналіз залежності величини урідження ЧСС від дози івабрадину проводився при поступовому збільшенні дози до 20 мг двічі на добу та виявив тенденцію до досягнення ефекту плато (відсутність наростання терапевтичного ефекту при подальшому збільшенні дози), що знижує ризик розвитку вираженої брадикардії (ЧСС <40 уд.). /хв). При призначенні івабрадину в дозах, що рекомендуються, ступінь урідження ЧСС залежить від її вихідної величини і становить приблизно 10-15 уд./хв у спокої і при фізичному навантаженні. В результаті знижується робота серця та зменшується потреба міокарда в кисні. Івабрадин не впливає на внутрішньосерцеву провідність, скорочувальну здатність міокарда (не викликає негативний інотропний ефект) та процес реполяризації шлуночків серця. У клінічних електрофізіологічних дослідженнях івабрадин не впливав на час проведення імпульсів по передсердношлуночкових або внутрішньошлуночкових провідних шляхах, а також на скоригований інтервал QT. У дослідженнях за участю пацієнтів з дисфункцією лівого шлуночка (ФВЛШ 30-45%) було показано, що івабрадин не впливає на скорочувальну здатність міокарда. Встановлено, що івабрадин у дозі 5 мг 2 рази на добу покращував показники проб навантаження вже через 3-4 тижні терапії. Ефективність була підтверджена для дози 7,5 мг 2 рази на добу. Зокрема, додатковий ефект при збільшенні дози з 5 до 7,5 мг 2 рази на добу було встановлено у порівняльному дослідженні з атенололом. Час виконання фізичного навантаження збільшився приблизно на 1 хв через 1 міс. 25 с. Антиангінальна та антиішемічна активність івабрадину підтверджувалася і для пацієнтів віком 65 років та старших. Ефективність івабрадину при застосуванні в дозах 5 та 7,5 мг 2 рази на добу відзначалася щодо всіх показників навантажувальних проб (загальна тривалість фізичного навантаження, час до лімітуючого нападу стенокардії, час до початку розвитку нападу стенокардії та час до розвитку депресії сегмента ST на 1 мм), а також супроводжувалася зменшенням частоти розвитку нападів стенокардії приблизно 70%. Застосування івабрадину 2 рази на добу забезпечувало постійну терапевтичну ефективність протягом 24 год. У пацієнтів, які приймали івабрадин, показана додаткова ефективність івабрадину щодо всіх показників проб навантаження при додаванні до максимальної дози атенололу (50 мг) на спаді терапевтичної активності (через 12 годин після прийому внутрішньо). Не показано поліпшення показників ефективності івабрадину при додаванні до максимальної дози амлодипіну на спаді терапевтичної активності (через 12 годин після прийому внутрішньо), тоді як на максимумі активності (через 3-4 години після прийому внутрішньо) додаткову ефективність івабрадину було доведено. У дослідженнях клінічної ефективності препарату ефекти івабрадину повністю зберігалися протягом 3- та 4-місячних періодів лікування. Під час лікування ознак розвитку толерантності (зниження ефективності) були відсутні, а після припинення лікування синдрому відміни не відзначалося. Антиангінальні та антиішемічні ефекти івабрадину були пов'язані з дозозалежним урізанням ЧСС, а також із значним зменшенням робочого твору (ЧСС × сАД), причому як у спокої, так і при фізичному навантаженні.Вплив на показники АТ та ОПСС був незначним та клінічно незначущим. Стійке ушкодження ЧСС було відзначено у пацієнтів, які приймають івабрадин як мінімум протягом 1 року. Впливу на вуглеводний обмін та ліпідний профіль при цьому не спостерігалося. У пацієнтів з цукровим діабетом показники ефективності та безпеки івабрадину були подібними до таких у загальній популяції пацієнтів. У дослідженні у пацієнтів з ІХС без клінічних проявів серцевої недостатності (ФВЛШ більше 40%) на фоні підтримуючої терапії, застосування івабрадину в дозах, вищих за рекомендовані (початкова доза 7,5 мг 2 рази на день (5 мг 2 рази на день при віці старше) 75 років), яка потім титрувалася до 10 мг 2 рази на день) не мала істотного впливу на первинну комбіновану кінцеву точку (смерть внаслідок серцево-судинної причини або розвиток нефатального інфаркту міокарда). Частота розвитку брадикардії у групі пацієнтів, які отримували івабрадин, становила 17,9%; 7,1% пацієнтів у ході дослідження приймали верапаміл, дилтіазем або потужні інгібітори ізоферменту CYP3A4. У пацієнтів зі стенокардією II класу або вище за класифікацією Канадського кардіологічного товариства було виявлено невелике статистично значуще збільшення кількості випадків настання первинної комбінованої кінцевої точки при застосуванні івабрадину, чого не спостерігалося у підгрупі всіх пацієнтів зі стенокардією (I клас та вище). У дослідженні за участю пацієнтів зі стабільною стенокардією та дисфункцією, лівого шлуночка (ФВЛШ менше 40%), 86,9% яких отримували бета-адреноблокатори, не виявлено відмінностей між групами пацієнтів, які приймали івабрадин на тлі стандартної терапії, та плацебо за сумарною частотою летальних результатів від серцево-судинних захворювань, госпіталізації з приводу гострого інфаркту міокарда, госпіталізації щодо виникнення нових випадків серцевої недостатності або посилення симптомів перебігу ХСН. У пацієнтів із симптоматичною стенокардією не було виявлено значних відмінностей щодо частоти виникнення смерті внаслідок серцево-судинної причини або госпіталізації внаслідок розвитку нефатального інфаркту міокарда або серцевої недостатності (частота виникнення – 12% у групі івабрадину та 15,5% у групі плацебо відповідно).На фоні застосування івабрадину у пацієнтів з ЧСС не менше 70 уд/хв показано зниження частоти госпіталізацій з приводу фатального та нефатального інфаркту міокарда на 36% та частоти реваскуляризації на 30%. У пацієнтів зі стенокардією напруги на фоні прийому івабрадину відмічено зниження відносного ризику настання ускладнень (частота летальних наслідків від серцево-судинних захворювань, госпіталізації з приводу гострого інфаркту міокарда, госпіталізації з приводу виникнення нових випадків серцевої недостатності або посилення симптомів перебігу 2СН). Зазначена терапевтична перевага досягається насамперед за рахунок зниження частоти госпіталізації з приводу гострого інфаркту міокарда на 42%./хв показано зниження частоти госпіталізацій з приводу фатального та нефатального інфаркту міокарда на 36% та частоти реваскуляризації на 30%. У пацієнтів зі стенокардією напруги на фоні прийому івабрадину відмічено зниження відносного ризику настання ускладнень (частота летальних наслідків від серцево-судинних захворювань, госпіталізації з приводу гострого інфаркту міокарда, госпіталізації з приводу виникнення нових випадків серцевої недостатності або посилення симптомів перебігу 2СН). Зазначена терапевтична перевага досягається насамперед за рахунок зниження частоти госпіталізації з приводу гострого інфаркту міокарда на 42%./хв показано зниження частоти госпіталізацій з приводу фатального та нефатального інфаркту міокарда на 36% та частоти реваскуляризації на 30%. У пацієнтів зі стенокардією напруги на фоні прийому івабрадину відмічено зниження відносного ризику настання ускладнень (частота летальних наслідків від серцево-судинних захворювань, госпіталізації з приводу гострого інфаркту міокарда, госпіталізації з приводу виникнення нових випадків серцевої недостатності або посилення симптомів перебігу 2СН). Зазначена терапевтична перевага досягається насамперед за рахунок зниження частоти госпіталізації з приводу гострого інфаркту міокарда на 42%.У пацієнтів зі стенокардією напруги на фоні прийому івабрадину відмічено зниження відносного ризику настання ускладнень (частота летальних наслідків від серцево-судинних захворювань, госпіталізації з приводу гострого інфаркту міокарда, госпіталізації з приводу виникнення нових випадків серцевої недостатності або посилення симптомів перебігу 2СН). Зазначена терапевтична перевага досягається насамперед за рахунок зниження частоти госпіталізації з приводу гострого інфаркту міокарда на 42%.У пацієнтів зі стенокардією напруги на фоні прийому івабрадину відмічено зниження відносного ризику настання ускладнень (частота летальних наслідків від серцево-судинних захворювань, госпіталізації з приводу гострого інфаркту міокарда, госпіталізації з приводу виникнення нових випадків серцевої недостатності або посилення симптомів перебігу 2СН). Зазначена терапевтична перевага досягається насамперед за рахунок зниження частоти госпіталізації з приводу гострого інфаркту міокарда на 42%.Зазначена терапевтична перевага досягається насамперед за рахунок зниження частоти госпіталізації з приводу гострого інфаркту міокарда на 42%.Зазначена терапевтична перевага досягається насамперед за рахунок зниження частоти госпіталізації з приводу гострого інфаркту міокарда на 42%. Зниження частоти госпіталізації з приводу фатального та нефатального інфаркту міокарда у пацієнтів з ЧСС понад 70 уд/хв ще більш значуще і досягає 73%. Загалом відзначено хорошу переносимість та безпеку препарату. На фоні застосування івабрадину у пацієнтів з ХСН II–IV функціонального класу за класифікацією NYHA з ФВЛШ менше 35% показано клінічно та статистично значуще зниження відносного ризику настання ускладнень (частоти летальних наслідків від серцево-судинних захворювань та зниження кількості госпіталізацій у зв'язку з посиленням симптомів перебігу ХСП) на 18%. Абсолютне зниження ризику становило 4,2%. Виражений терапевтичний ефект спостерігався через 3 місяці від початку терапії. Зниження смертності від серцево-судинних захворювань та зниження кількості госпіталізацій у зв'язку з посиленням симптомів перебігу ХСН спостерігалося незалежно від віку, статі, функціонального класу ХСН, застосування бета-адреноблокаторів, ішемічної або неішемічної етіології ХСН, наявності цукрового діабету або артеріальної гіпертензії. Пацієнти з симптомами ХСН із синусовим ритмом та ЧСС не менше 70 уд./хв отримували стандартну терапію, що включає застосування бета-адреноблокаторів (89%), інгібіторів АПФ та/або АРА II (91%), діуретиків (83%), антагоністів альдостерону. (60%). Показано, що застосування івабрадину протягом 1 року може запобігти одному летальному исходу або одній госпіталізації у зв'язку з серцево-судинним захворюванням на кожні 26 пацієнтів, які приймають препарат. На фоні застосування івабрадину показано покращення функціонального класу ХСН за класифікацією NYHA. У пацієнтів з ЧСС 80 уд/хв відмічено зниження ЧСС в середньому на 15 уд/хв.Показання до застосуванняСимптоматична терапія стабільної стенокардії при ішемічній хворобі серця у дорослих пацієнтів з нормальним синусовим ритмом та ЧСС не менше 70 уд/хв: при непереносимості чи наявності протипоказань до застосування бета-адреноблокаторів; у комбінації з бета-адреноблокаторами при неадекватному контролі стабільної стенокардії на тлі оптимальної дози бета-адреноблокатора. Терапія хронічної серцевої недостатності II–IV функціонального класу за класифікацією NYHA із систолічною дисфункцією у пацієнтів із синусовим ритмом та ЧСС не менше 70 уд/хв: у комбінації зі стандартною терапією, що включає терапію бета-адреноблокаторами; при непереносимості чи наявності протипоказань до застосування бета-адреноблокаторів.Протипоказання до застосуванняпідвищена чутливість до івабрадину або до будь-якого з допоміжних компонентів препарату; брадикардія (ЧСС у спокої менше 70 уд./хв (до початку лікування); кардіогенний шок; гострий інфаркт міокарда; тяжка артеріальна гіпотензія (сАД менше 90 мм рт.ст. та дАД менше 50 мм рт.ст.); тяжка печінкова недостатність (більше 9 балів за шкалою Чайлд-П'ю); синдром слабкості синусного вузла; синоатріальна блокада; нестабільна чи гостра серцева недостатність; наявність штучного водія ритму, що працює у режимі постійної стимуляції; нестабільна стенокардія; AV-блокада ІІІ ступеня; одночасне застосування з сильними інгібіторами ізоферментів системи цитохрому P450 3А4, такими як протигрибкові засоби групи азолів (кетоконазол, ітраконазол), антибіотики з групи макролідів (кларитроміцин, еритроміцин для внутрішнього прийому, джозаміцин, телімі нефазодон; дефіцит лактази, непереносимість лактози, синдром глюкозо-галактозної мальабсорбції; застосування у жінок репродуктивного віку, які не дотримуються надійних заходів контрацепції; вагітність; період грудного вигодовування; вік до 18 років (ефективність та безпека препарату в цій віковій групі не вивчалася). З обережністю: помірно виражена печінкова недостатність (менше 9 балів за шкалою Чайлд-П'ю), тяжка ниркова недостатність (Cl креатиніну менше 15 мл/хв), вроджене подовження інтервалу QT; одночасне застосування грейпфрутового соку; нещодавно перенесений інсульт; пігментна дегенерація сітківки ока (retinitis pigmentosa); артеріальна гіпотензія; ХСН IV функціонального класу за класифікацією NYHA; одночасне застосування з калійнесберігаючі діуретиками.Вагітність та лактаціяДослідження на тваринах продемонстрували присутність репродуктивної токсичності, ембріотоксичності та тератогенної дії. Препарат Бравадин протипоказаний для застосування при вагітності у зв'язку з недостатньою кількістю даних з безпеки. Застосування препарату Бравадин у період грудного вигодовування протипоказане. Невідомо, чи проникає івабрадин у грудне молоко. При необхідності застосування препарату Бравадин у період лактації грудне вигодовування слід припинити.Побічна діяЗастосування івабрадину вивчалося у клінічних дослідженнях за участю майже 45 000 пацієнтів. Найбільш часті побічні ефекти івабрадину, зміна світлосприйняття (фотопсія) та брадикардія носили дозозалежний характер і були пов'язані з механізмом дії івабрадину. Частота побічних реакцій, зазначених у клінічних дослідженнях, наведена у вигляді наступної градації: дуже часто – ≥1/10; часто – від ≥1/100 до <1/10; нечасто – від ≥1/1000 до <1/100; рідко – від ≥1/10000 до <1/1000; дуже рідко – від <1/10000; частота невідома - не може бути оцінена на основі наявних даних. З боку органу зору: дуже часто – зміна світлосприйняття (фотопсія)*; часто - нечіткість зору; нечасто – диплопія, порушення зору. З боку органу слуху та лабіринтні порушення: нечасто – вертиго. З боку серця та судин: часто – брадикардія**, AV-блокада І ступеня (подовжений інтервал PQ на ЕКГ), шлуночкова екстрасистолія, неконтрольована зміна АТ, фібриляція передсердь***; нечасто - відчуття серцебиття, надшлуночкова екстрасистолія, виражене зниження артеріального тиску, можливо пов'язане з брадикардією; дуже рідко – AV-блокада II та III ступеня, синдром слабкості синусного вузла. З боку шлунково-кишкового тракту: нечасто – нудота, запор, діарея, біль у животі. З боку нервової системи: часто - головний біль (особливо в 1-й місяці терапії), запаморочення, можливо пов'язане з брадикардією; нечасто - непритомність, можливо пов'язана з брадикардією. З боку дихальної системи, органів грудної клітки та середостіння: нечасто – задишка. З боку шкіри та підшкірних тканин: нечасто – шкірний висип, ангіоневротичний набряк; рідко - еритема, свербіж шкіри, кропив'янка. З боку скелетно-м'язової та сполучної тканини: нечасто – спазми м'язів. Лабораторні та інструментальні дані: нечасто гіперурикемія, еозинофілія, підвищення концентрації креатиніну в плазмі крові, подовження інтервалу QT на ЕКГ. Загальні розлади та порушення в місці введення: нечасто – астенія, підвищена стомлюваність, можливо пов'язані з брадикардією; рідко – нездужання, можливо пов'язане з брадикардією. * Зміна світлосприйняття (фотопсія) відзначалося у 14,5% пацієнтів і описувалося як минуща зміна яскравості в обмеженій зоні зорового поля. Як правило, подібні явища провокувалися різкою зміною інтенсивності висвітлення. Також можуть виникати фотопсії, які можуть мати вигляд ореолу, розпадання зорової картинки на окремі частини (стробоскопічний та калейдоскопічний ефекти), виявлятися у вигляді яскравих кольорових спалахів або множинних зображень (персистенція сітківки). В основному фотопсія з'являлася в перші 2 місяці лікування, але в подальшому могла виникати повторно. Вираженість фотопсії, як правило, була слабкою або помірною. Поява фотопсії припинялася на тлі продовження терапії (77,5% випадків) або після завершення терапії.Менш ніж у 1% пацієнтів поява фотопсії стала причиною зміни їхнього способу життя або відмови від терапії. ** Брадикардія відзначалася у 3,3% пацієнтів, особливо у перші 2-3 місяці терапії, у >0,5% пацієнтів розвивалася виражена брадикардія з ЧСС не більше 40 уд./хв. *** Фібриляція передсердь спостерігалася у 5,3% пацієнтів, які отримували івабрадин, порівняно з 3,8% пацієнтів, які отримували плацебо. Відповідно до аналізу об'єднаних даних клінічних досліджень з періодом спостереження не менше 3 місяців, виникнення фібриляції передсердь спостерігалося у 4,86% пацієнтів, які приймали івабрадин, порівняно з 4,08% у контрольних групах.Взаємодія з лікарськими засобамиФармакодинамічна взаємодія Одночасне застосування не рекомендується ЛЗ, що подовжують інтервал QT: антиаритмічні засоби, що подовжують інтервал QT (наприклад, хінідин, дизопірамід, беприділ, соталол, ібутилід, аміодарон); ЛЗ, що подовжують інтервал QT, що не відносяться до антиаритмічних засобів (наприклад пімозід, зіпрасідон, сертиндол, мефлохін, галофантрин, пентамідин, цизаприд, еритроміцин для внутрішньовенного введення). Одночасне застосування івабрадину та ЛЗ, що подовжують інтервал QT, не рекомендується, оскільки ушкодження ЧСС може спричинити додаткове подовження інтервалу QT. За потреби одночасного застосування потрібен ретельний контроль ЕКГ. Одночасне застосування, що вимагає обережності Калійнесберігаючі діуретики (тіазидні та петльові). Гіпокаліємія може збільшити ризик розвитку аритмії. Оскільки застосування івабрадину може викликати брадикардію, поєднання гіпокаліємії та брадикардії є сприятливим фактором для розвитку тяжкої форми аритмії, особливо у пацієнтів із синдромом подовженого інтервалу QT як вродженим, так і викликаним застосуванням ЛЗ. Фармакокінетична взаємодія Цитохром P450 (ізофермент CYP3A4). Івабрадин піддається метаболізму в печінці за участю тільки ізоферменту CYP3A4 і є дуже слабким інгібітором цього цитохрому. Не впливає на метаболізм та концентрацію в плазмі інших субстратів (сильні, помірні та слабкі інгібітори) ізоферменту CYP3A4. Інгібітори та індуктори ізоферменту CYP3A4 можуть вступати у взаємодію з івабрадином та надавати клінічно значний вплив на його метаболізм та фармакокінетичні властивості. Інгібітори ізоферменту CYP3A4 підвищують, а індуктори ізоферменту CYP3A4 знижують концентрацію івабрадину у плазмі. Підвищення концентрації івабрадину в плазмі може викликати ризик розвитку тяжкої брадикардії. Одночасне застосування протипоказане Одночасне застосування з сильними інгібіторами ізоферменту CYP3A4, такими як протигрибкові засоби групи азолів (кетоконазол, ітраконазол), антибіотики з групи макролідів (кларитроміцин, еритроміцин для внутрішнього прийому, джозаміцин, телітроміцин), інгібінофіноз Сильні інгібітори ізоферменту CYP3A4 - кетоконазол (200 мг 1 раз на добу) або джозаміцин (1 г 2 рази на добу) - підвищують середню концентрацію івабрадину в плазмі у 7-8 разів. Помірні інгібітори ізоферменту CYP3A4. Одночасне застосування івабрадину та дилтіазему або верапамілу (ЛЗ, що уріжають серцевий ритм) у здорових добровольців та пацієнтів супроводжувалося збільшенням AUC у 2-3 рази та додатковим ушкодженням ЧСС на 5 уд/хв. Одночасне застосування не рекомендується Грейпфрутовий сік. При одночасному застосуванні з грейпфрутовим соком спостерігалося підвищення концентрації івабрадину в плазмі в 2 рази. Під час застосування івабрадину вживання грейпфрутового соку не рекомендується. Одночасне застосування, що вимагає обережності Помірні інгібітори ізоферменту CYP3A4. Одночасне застосування івабрадину з іншими помірними інгібіторами ізоферменту CYP3A4 (наприклад, флуконазол) можливе, якщо ЧСС у спокої становить понад 70 уд/хв. Рекомендована початкова доза івабрадину 2,5 мг 2 рази на день. Необхідний контроль ЧСС. Індуктори ізоферменту CYP3A4. Індуктори ізоферменту CYP3A4 (наприклад рифампіцин, барбітурати, фенітоїн та ЛЗ, що містять звіробій продірявлений) можуть знижувати концентрацію в плазмі крові та активність івабрадину та вимагати підбір більш високої дози. Одночасне застосування івабрадину в дозі 10 мг 2 рази на добу та ЛЗ, що містять звіробій продірявлений, знижує AUC івабрадину в 2 рази. Одночасне застосування ЛЗ, що містять звіробій продірявлений, та івабрадину не рекомендується. Одночасне застосування з іншими ЛЗ Відсутній клінічно значущий вплив на фармакодинаміку та фармакокінетику івабрадину при одночасному застосуванні з інгібіторами протонної помпи (омепразол, лансопразол), інгібіторами ФДЕ-5 (силденафіл), інгібіторами ГМГ-КоА-редуктазині . Івабрадин не має клінічно значущого впливу на фармакокінетику симвастатину, амлодипіну, лацидипіну, фармакокінетику та фармакодинаміку дигоксину, варфарину та фармакодинаміку ацетилсаліцилової кислоти. Одночасне застосування івабрадину та інгібіторів АПФ, АРА II, бета-адреноблокаторів, діуретиків, антагоністів альдостерону, нітратів короткої та пролонгованої дії, інгібіторів ГМГ-КоА-редуктази, фібратів, інгібіторів протонної помпи, аґтицети не супроводжувалося зміною профілю безпеки терапії, що проводиться.Спосіб застосування та дозиВсередину, 2 рази на добу (вранці та ввечері) під час їди. Стабільна стенокардія. Початкова доза, що рекомендується, становить 10 мг/добу (по 1 табл. 5 мг 2 рази на добу). Через 3-4 тижні терапії доза може бути збільшена до 15 мг на добу (по 1 табл. 7,5 мг 2 рази на добу) залежно від терапевтичного ефекту. Якщо під час застосування препарату Бравадин ЧСС у спокої уріджується менше 50 уд./хв або у пацієнта виникають симптоми, пов'язані з брадикардією (запаморочення, підвищена стомлюваність або виражене зниження АТ), дозу препарату Бравадин необхідно зменшити до 2,5 мг (по 1/2 таблетки 5 мг) 2 рази на добу. Терапію препаратом Бравадин слід припинити, якщо при зниженні дози препарату Бравадин ЧСС залишається менше 50 уд./хв або зберігаються симптоми вираженої брадикардії. ХСН. Початкова доза, що рекомендується, становить 10 мг/добу (по 1 табл. 5 мг 2 рази на добу). Через 2 тижні терапії доза може бути збільшена до 15 мг/добу (по 1 табл. 7,5 мг 2 рази на добу), якщо ЧСС у спокої стабільно більше 60 уд./хв або зменшена до 2,5 мг (по 1/ 2 таблетки 5 мг) 2 рази на добу, якщо ЧСС стабільно менше 50 уд/хв або у пацієнта виникають симптоми, пов'язані з брадикардією (запаморочення, підвищена стомлюваність або виражене зниження артеріального тиску). Якщо значення ЧСС знаходиться в діапазоні 50-60 уд/хв, рекомендується застосовувати препарат Бравадин у дозі 5 мг 2 рази на добу. Якщо під час застосування препарату Бравадин ЧСС у спокої уріжається менше 50 уд./хв або виникають симптоми, пов'язані з брадикардією, для пацієнтів, які отримують Бравадин у дозі 5 мг 2 рази на добу або 7,5 мг 2 рази на добу, доза препарату має бути знижена. Якщо у пацієнтів, які отримують препарат Бравадин у дозі 2,5 мг (по 1/2 табл. 5 мг) 2 рази на добу або 5 мг 2 рази на добу, ЧСС у спокої стабільно більше 60 уд/хв, доза препарату Бравадин ® може бути збільшена. Якщо ЧСС залишається менше 50 уд./хв або у пацієнта зберігаються симптоми, пов'язані з брадикардією, терапію Бравадін слід припинити. Пацієнти старші 75 років. Пацієнтам у віці 75 років та старше лікування слід починати з нижчої дози. Початкова доза, що рекомендується, становить 2,5 мг (по 1/2 табл. 5 мг) 2 рази на добу. Надалі доза може бути збільшена. Порушення функції нирок. Пацієнтам з порушенням функції нирок (Cl креатиніну більше 15 мл/хв) корекція дози не потрібна. Початкова доза, що рекомендується, — 10 мг/добу (по 1 табл. 5 мг 2 рази на добу). Через 3-4 тижні терапії доза може бути збільшена до 15 мг на добу (по 1 табл. 7,5 мг 2 рази на добу). У зв'язку з недостатністю клінічних даних препарат Бравадин слід застосовувати з обережністю у пацієнтів з Cl креатиніну менше 15 мл/хв. Порушення функції печінки. Корекція дози не потрібна у пацієнтів з легким ступенем печінкової недостатності (до 7 балів за шкалою Чайлд-П'ю). Слід бути обережними при застосуванні препарату Бравадин у пацієнтів з помірною печінковою недостатністю (7-9 балів за шкалою Чайлд-П'ю). Пацієнти з тяжкою печінковою недостатністю (більше 9 балів за шкалою Чайлд-П'ю) – застосування препарату Бравадин протипоказано. Діти та підлітки. Безпека та ефективність івабрадину у дітей та підлітків віком до 18 років не встановлені.ПередозуванняКруглі, злегка двоопуклі таблетки, покриті плівковою оболонкою блідо-оранжевого кольору, з фаскою. Вид на зламі: біла шорстка маса з плівковою оболонкою блідо-жовтогарячого кольору.Запобіжні заходи та особливі вказівкиПорушення серцевого ритму. Препарат Бравадин неефективний при лікуванні або для профілактики аритмії, його ефективність знижується при виникненні тахіаритмії (наприклад, шлуночкова або надшлуночкова тахікардія). Застосування препарату Бравадин не рекомендується у пацієнтів з фібриляцією передсердь (миготлива аритмія) або іншими видами аритмій, пов'язаних із функцією синусного вузла. При застосуванні препарату Бравадин® рекомендується проводити клінічне спостереження за пацієнтами щодо виявлення фібриляції передсердь (пароксизмальна або постійна форма), що включає дослідження ЕКГ за наявності клінічних показань (наприклад, погіршення перебігу стенокардії, поява відчуття серцебиття, нерегулярність серцевого ритму). Ризик розвитку фібриляції передсердь може підвищуватися у пацієнтів із ХСН, які приймають препарат Бравадин. Фібриляція передсердь частіше зустрічалася у пацієнтів, які одночасно приймали івабрадин з аміодароном або антиаритмічними препаратами І класу. Пацієнти з ХСН та порушеннями внутрішньошлуночкової провідності (блокада лівої або правої ніжки пучка Гіса) та шлуночковою диссинхронією повинні перебувати під ретельним наглядом. Застосування у пацієнтів із брадикардією. Застосування препарату Бравадин протипоказане у пацієнтів з ЧСС менше 70 уд/хв у стані спокою до початку терапії. Якщо при застосуванні препарату Бравадин ЧСС у спокої уріджується менше 50 уд./хв або у пацієнта спостерігаються симптоми, пов'язані з брадикардією (запаморочення, підвищена стомлюваність або виражене зниження артеріального тиску), дозу препарату необхідно зменшити. Якщо при зниженні дози препарату Бравадин ЧСС залишається менше 50 уд./хв або зберігаються симптоми, пов'язані з брадикардією, терапію препаратом Бравадин слід припинити. Комбіноване застосування у складі антиангінальної терапії. Одночасне застосування препарату Бравадин з БКК, що уріжають пульс (верапаміл, дилтіазем), не рекомендується. При одночасному застосуванні з нітратами або БКК, похідними дигідропіридину (амлодипін), зміна профілю безпеки терапії не відзначалося. Не встановлено, що одночасне застосування з БКК, похідними дигідропіридину, підвищує ефективність івабрадину. ХСН. Можливість застосування препарату Бравадин розглядається тільки у пацієнтів із стабільним перебігом ХСН. При застосуванні препарату Бравадин у пацієнтів з ХСН IV функціонального класу за класифікацією NYHA слід бути обережними у зв'язку з обмеженою кількістю даних щодо застосування у цієї групи пацієнтів. Інсульт. Не рекомендується застосування препарату Бравадин відразу після перенесеного інсульту через відсутність даних щодо ефективності та безпеки в даний період. Зорові функції. Препарат Бравадин впливає на функцію сітківки ока. В даний час не був виявлений токсичний вплив на сітківку ока, проте вплив препарату Бравадин на сітківку ока при тривалому застосуванні (понад 1 рік) на даний момент невідомий. У разі виникнення будь-яких порушень зорового сприйняття, не зазначених у цьому описі, застосування препарату Бравадин слід припинити. При застосуванні препарату Бравадин у пацієнтів з пігментною дегенерацією сітківки слід бути обережним. Артеріальна гіпотензія. Препарат Бравадин слід застосовувати з обережністю у пацієнтів з артеріальною гіпотензією (недостатня кількість клінічних даних). Застосування препарату Бравадин протипоказане у пацієнтів з тяжкою артеріальною гіпотензією (сАД менше 90 мм рт.ст. і дАД менше 50 мм рт.ст.). Фібриляція передсердь (миготлива аритмія) - порушення серцевого ритму. Не доведено збільшення ризику розвитку тяжкої брадикардії на фоні застосування препарату Бравадин при відновленні синусового ритму під час фармакологічної кардіоверсії. Проте, через відсутність достатньої кількості даних, при можливості відстрочити планову електричну кардіоверсію, застосування препарату Бравадин слід припинити за 24 години до її проведення. Застосування у пацієнтів з уродженим синдромом подовженого інтервалу QT або приймаючих ЛЗ, що подовжують інтервал QT. Препарат Бравадин не застосовується у пацієнтів з вродженим синдромом подовженого інтервалу QT, а також приймаючих ЛЗ, що подовжують інтервал QT. За потреби одночасного застосування потрібен суворий контроль ЕКГ. Ушкодження ЧСС внаслідок застосування препарату Бравадин може посилити подовження інтервалу QT та спровокувати розвиток важкої форми аритмії, зокрема поліморфної шлуночкової тахікардії типу «пірует». Пацієнти з артеріальною гіпертензією, які потребують зміни гіпотензивної терапії. У клінічному дослідженні випадки підвищення артеріального тиску зустрічалися частіше у групі пацієнтів, які приймали івабрадин (7,1%), у порівнянні з групою плацебо (6,1%). Такі випадки траплялися особливо часто безпосередньо після зміни гіпотензивної терапії, мали тимчасовий характер і не впливали на ефективність терапії івабрадином. При зміні гіпотензивної терапії у пацієнтів з ХСН, які приймають препарат Бравадин®, слід контролювати артеріальний тиск через певні інтервали часу. Помірна печінкова недостатність. Слід бути обережними при застосуванні препарату Бравадин у пацієнтів з помірною печінковою недостатністю (менше 9 балів за шкалою Чайлд-П'ю). Тяжка ниркова недостатність. Слід бути обережними при застосуванні препарату Бравадин у пацієнтів з тяжкою нирковою недостатністю (Cl креатиніну менше 15 мл/хв). Спеціальна інформація щодо допоміжних речовин. Препарат Бравадин містить лактозу, тому препарат протипоказаний пацієнтам з дефіцитом лактази, непереносимістю лактози, синдромом глюкозо-галактозної мальабсорбції. Вплив на здатність керувати автомобілем, механізмами. Було проведено дослідження за участю здорових добровольців з метою оцінити можливий вплив івабрадину на здатність керувати автомобілем, за результатами якого здатність керувати автомобілем не змінювалася. Однак у постмаркетинговому періоді повідомлялося про випадки погіршення здатності керувати автотранспортом унаслідок симптомів, пов'язаних із порушенням зору. Препарат Бравадин може викликати тимчасову зміну світлосприйняття (переважно у вигляді фотопсії), що має братися до уваги при керуванні автотранспортом або іншими механізмами при різкій зміні інтенсивності світла, особливо в нічний час.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. Івабрадину гідробромід 8,796 мг, що відповідає івабрадину 7,5 мг; Допоміжні речовини: лактози моногідрат 96,954 мг, целюлоза мікрокристалічна 30,000 мг, повідон 9,000 мг, кроскармелоза натрію 3,000 мг, кремнію діоксид колоїдний 0,750 мг, стеарат магнію 1,50; Оболонка плівкова: Опадрай помаранчевий 03Н325991 4,500 мг (гіпромелоза 71,714 %, титану діоксид (Е171) 15,936 %, тальк 6,972 %, пропіленгліколь 4,980 %, ). По 14 або 15 таблеток у контурне осередкове пакування з комбінованого матеріалу ПВХ/ПЕ/ПВДХ та фольги алюмінієвої. 1, 2, 4, 6, 7 контурних осередкових упаковок (14 таблеток) або 2, 4, 6 контурних осередкових упаковок (15 таблеток) разом з інструкцією по застосуванню поміщають в пачку з картону.Опис лікарської формиТаблетки 5 мг: овальні, двоопуклі, покриті плівковою оболонкою блідо-оранжевого кольору, з ризиком на одному боці. Таблетки 7,5 мг: круглі, злегка двоопуклі, покриті плівковою оболонкою блідо-оранжевого кольору, з фаскою. Вид на зламі: біла шорстка маса з плівковою оболонкою блідо-жовтогарячого кольору.Фармакотерапевтична групаАнтиаритмічний, антиангінальний.ФармакокінетикаІвабрадин є S-енантіомером, який не демонструє біологічного перетворення в дослідженнях in vivo. N-десметилована похідна івабрадину є основним активним метаболітом. Всмоктування та біодоступність. Івабрадин швидко і майже повністю всмоктується у шлунково-кишковому тракті після прийому внутрішньо натще з досягненням Cmax у плазмі крові приблизно через 1 год. Абсолютна біодоступність становить близько 40% та обумовлена ефектом первинного проходження через печінку. Прийом їжі збільшує час абсорбції івабрадину приблизно на 1 годину та підвищує концентрацію в плазмі крові з 20 до 30%. Рекомендується приймати таблетки під час їди з метою зниження варіабельності концентрації. Розподіл. Івабрадин зв'язується з білками плазми приблизно на 70%, Vd у пацієнтів у рівноважному стані становить близько 100 л. Cmax івабрадину в плазмі крові після тривалого застосування внутрішньо дози 5 мг двічі на добу становить 22 нг/мл (коефіцієнт варіації (КВ) – 29%). Середня Css у плазмі становить 10 нг/мл (КВ - 38%). Метаболізм. Івабрадин значною мірою піддається метаболізму в печінці та кишечнику шляхом окислення за допомогою цитохрому Р450 (ізофермент CYP3A4). Основним активним метаболітом є N-десметилированное похідне (S18982) з концентрацією близько 40% по відношенню до концентрації вихідної речовини. Метаболізм цього активного метаболіту також відбувається за участю ізоферменту CYP3A4. Івабрадин має низький ступінь спорідненості до ізоферменту CYP3A4, не демонструє клінічно значущої індукції або інгібування ізоферменту CYP3A4, тому зміна метаболізму або концентрації субстратів ізоферменту CYP3A4 у плазмі крові під дією івабрадину є малоймовірною. Навпаки, потужні інгібітори та індуктори цитохрому Р450 можуть впливати на концентрацію івабрадину в плазмі крові. Виведення. T1/2 івабрадину становить у середньому 2 години (70-75% по відношенню до AUC у плазмі крові), ефективний T1/2 – 11 год. Загальний кліренс становить близько 400 мл/хв, нирковий кліренс – близько 70 мл/хв. Виведення метаболітів відбувається однаково через кишечник і нирками. Близько 4% прийнятої внутрішньо дози виводиться у незміненому вигляді нирками. Лінійність/нелінійність. Фармакокінетика івабрадину є лінійною у діапазоні доз 0,5–24 мг. Особливі групи пацієнтів Літній та старечий вік. Фармакокінетичні показники (AUC та Cmax) суттєво не відрізняються у пацієнтів 65 років і старше, 75 років та старше та загальної популяції пацієнтів. Порушення функції нирок. Зміна кінетики івабрадину у пацієнтів з нирковою недостатністю (Cl креатиніну 15-60 мл/хв) мінімальна, оскільки лише близько 20% івабрадину та його активного метаболіту S18982 виводиться нирками. Порушення функції печінки. У пацієнтів з легким ступенем печінкової недостатності (до 7 балів за шкалою Чайлд-П'ю) AUC івабрадину та його метаболіту на 20% більше, ніж у пацієнтів із нормальною функцією печінки. Дані про застосування івабрадину у пацієнтів з помірною печінковою недостатністю (7-9 балів за шкалою Чайлд-П'ю) обмежені та не дозволяють зробити висновок про особливості фармакокінетики івабрадину у даної групи пацієнтів, а у пацієнтів з тяжкою печінковою недостатністю (більше 9 балів за шкалою Чайлд. -П'ю) відсутні. Взаємозв'язок між фармакокінетичними та фармакодинамічними властивостями. Ушкодження ЧСС має пряму пропорційну залежність від збільшення в плазмі концентрацій івабрадину та активного метаболіту S18982 при прийомі в дозах 15–20 мг 2 рази на добу. При більш високих дозах препарату ушкодження серцевого ритму не має пропорційної залежності від концентрації івабрадину в плазмі та характеризується тенденцією до досягнення ефекту плато. Високі концентрації івабрадину в плазмі крові, яких можна досягти при одночасному застосуванні івабрадину з потужними інгібіторами ізоферменту CYP3A4, можуть призводити до вираженого ушкодження ЧСС, однак цей ризик знижується при одночасному застосуванні з помірними інгібіторами ізоферменту CYP3A4.ФармакодинамікаІвабрадин – препарат, що уповільнює ритм серця, механізм дії якого полягає у селективному та специфічному інгібуванні If-каналів синусного вузла, що контролюють спонтанну діастолічну деполяризацію в синусному вузлі та регулюють ЧСС. Івабрадин надає селективний вплив на синусний вузол, не впливаючи на час проведення імпульсів по внутрішньопередсердних, передсердно-шлуночкових і внутрішньошлуночкових шляхах, а також на скорочувальну здатність міокарда і реполяризацію шлуночків. Івабрадін також може взаємодіяти з Ih-каналами сітківки ока, подібними до If-каналів серця, що беруть участь у виникненні тимчасової зміни системи зорового сприйняття за рахунок зміни реакції сітківки ока на яскраві світлові стимули. За провокаційних обставин (наприклад, швидка зміна яскравості в області зорового поля) часткове інгібування Ih-каналів івабрадином викликає феномен зміни світлосприйняття (фотопсія). Для фотопсії характерна минуща зміна яскравості в обмеженій області зорового поля. Основною фармакологічною особливістю івабрадину є здатність дозозалежного ушкодження ЧСС. Аналіз залежності величини урідження ЧСС від дози івабрадину проводився при поступовому збільшенні дози до 20 мг двічі на добу та виявив тенденцію до досягнення ефекту плато (відсутність наростання терапевтичного ефекту при подальшому збільшенні дози), що знижує ризик розвитку вираженої брадикардії (ЧСС <40 уд.). /хв). При призначенні івабрадину в дозах, що рекомендуються, ступінь урідження ЧСС залежить від її вихідної величини і становить приблизно 10-15 уд./хв у спокої і при фізичному навантаженні. В результаті знижується робота серця та зменшується потреба міокарда в кисні. Івабрадин не впливає на внутрішньосерцеву провідність, скорочувальну здатність міокарда (не викликає негативний інотропний ефект) та процес реполяризації шлуночків серця. У клінічних електрофізіологічних дослідженнях івабрадин не впливав на час проведення імпульсів по передсердношлуночкових або внутрішньошлуночкових провідних шляхах, а також на скоригований інтервал QT. У дослідженнях за участю пацієнтів з дисфункцією лівого шлуночка (ФВЛШ 30-45%) було показано, що івабрадин не впливає на скорочувальну здатність міокарда. Встановлено, що івабрадин у дозі 5 мг 2 рази на добу покращував показники проб навантаження вже через 3-4 тижні терапії. Ефективність була підтверджена для дози 7,5 мг 2 рази на добу. Зокрема, додатковий ефект при збільшенні дози з 5 до 7,5 мг 2 рази на добу було встановлено у порівняльному дослідженні з атенололом. Час виконання фізичного навантаження збільшився приблизно на 1 хв через 1 міс. 25 с. Антиангінальна та антиішемічна активність івабрадину підтверджувалася і для пацієнтів віком 65 років та старших. Ефективність івабрадину при застосуванні в дозах 5 та 7,5 мг 2 рази на добу відзначалася щодо всіх показників навантажувальних проб (загальна тривалість фізичного навантаження, час до лімітуючого нападу стенокардії, час до початку розвитку нападу стенокардії та час до розвитку депресії сегмента ST на 1 мм), а також супроводжувалася зменшенням частоти розвитку нападів стенокардії приблизно 70%. Застосування івабрадину 2 рази на добу забезпечувало постійну терапевтичну ефективність протягом 24 год. У пацієнтів, які приймали івабрадин, показана додаткова ефективність івабрадину щодо всіх показників проб навантаження при додаванні до максимальної дози атенололу (50 мг) на спаді терапевтичної активності (через 12 годин після прийому внутрішньо). Не показано поліпшення показників ефективності івабрадину при додаванні до максимальної дози амлодипіну на спаді терапевтичної активності (через 12 годин після прийому внутрішньо), тоді як на максимумі активності (через 3-4 години після прийому внутрішньо) додаткову ефективність івабрадину було доведено. У дослідженнях клінічної ефективності препарату ефекти івабрадину повністю зберігалися протягом 3- та 4-місячних періодів лікування. Під час лікування ознак розвитку толерантності (зниження ефективності) були відсутні, а після припинення лікування синдрому відміни не відзначалося. Антиангінальні та антиішемічні ефекти івабрадину були пов'язані з дозозалежним урізанням ЧСС, а також із значним зменшенням робочого твору (ЧСС × сАД), причому як у спокої, так і при фізичному навантаженні.Вплив на показники АТ та ОПСС був незначним та клінічно незначущим. Стійке ушкодження ЧСС було відзначено у пацієнтів, які приймають івабрадин як мінімум протягом 1 року. Впливу на вуглеводний обмін та ліпідний профіль при цьому не спостерігалося. У пацієнтів з цукровим діабетом показники ефективності та безпеки івабрадину були подібними до таких у загальній популяції пацієнтів. У дослідженні у пацієнтів з ІХС без клінічних проявів серцевої недостатності (ФВЛШ більше 40%) на фоні підтримуючої терапії, застосування івабрадину в дозах, вищих за рекомендовані (початкова доза 7,5 мг 2 рази на день (5 мг 2 рази на день при віці старше) 75 років), яка потім титрувалася до 10 мг 2 рази на день) не мала істотного впливу на первинну комбіновану кінцеву точку (смерть внаслідок серцево-судинної причини або розвиток нефатального інфаркту міокарда). Частота розвитку брадикардії у групі пацієнтів, які отримували івабрадин, становила 17,9%; 7,1% пацієнтів у ході дослідження приймали верапаміл, дилтіазем або потужні інгібітори ізоферменту CYP3A4. У пацієнтів зі стенокардією II класу або вище за класифікацією Канадського кардіологічного товариства було виявлено невелике статистично значуще збільшення кількості випадків настання первинної комбінованої кінцевої точки при застосуванні івабрадину, чого не спостерігалося у підгрупі всіх пацієнтів зі стенокардією (I клас та вище). У дослідженні за участю пацієнтів зі стабільною стенокардією та дисфункцією, лівого шлуночка (ФВЛШ менше 40%), 86,9% яких отримували бета-адреноблокатори, не виявлено відмінностей між групами пацієнтів, які приймали івабрадин на тлі стандартної терапії, та плацебо за сумарною частотою летальних результатів від серцево-судинних захворювань, госпіталізації з приводу гострого інфаркту міокарда, госпіталізації щодо виникнення нових випадків серцевої недостатності або посилення симптомів перебігу ХСН. У пацієнтів із симптоматичною стенокардією не було виявлено значних відмінностей щодо частоти виникнення смерті внаслідок серцево-судинної причини або госпіталізації внаслідок розвитку нефатального інфаркту міокарда або серцевої недостатності (частота виникнення – 12% у групі івабрадину та 15,5% у групі плацебо відповідно).На фоні застосування івабрадину у пацієнтів з ЧСС не менше 70 уд/хв показано зниження частоти госпіталізацій з приводу фатального та нефатального інфаркту міокарда на 36% та частоти реваскуляризації на 30%. У пацієнтів зі стенокардією напруги на фоні прийому івабрадину відмічено зниження відносного ризику настання ускладнень (частота летальних наслідків від серцево-судинних захворювань, госпіталізації з приводу гострого інфаркту міокарда, госпіталізації з приводу виникнення нових випадків серцевої недостатності або посилення симптомів перебігу 2СН). Зазначена терапевтична перевага досягається насамперед за рахунок зниження частоти госпіталізації з приводу гострого інфаркту міокарда на 42%./хв показано зниження частоти госпіталізацій з приводу фатального та нефатального інфаркту міокарда на 36% та частоти реваскуляризації на 30%. У пацієнтів зі стенокардією напруги на фоні прийому івабрадину відмічено зниження відносного ризику настання ускладнень (частота летальних наслідків від серцево-судинних захворювань, госпіталізації з приводу гострого інфаркту міокарда, госпіталізації з приводу виникнення нових випадків серцевої недостатності або посилення симптомів перебігу 2СН). Зазначена терапевтична перевага досягається насамперед за рахунок зниження частоти госпіталізації з приводу гострого інфаркту міокарда на 42%./хв показано зниження частоти госпіталізацій з приводу фатального та нефатального інфаркту міокарда на 36% та частоти реваскуляризації на 30%. У пацієнтів зі стенокардією напруги на фоні прийому івабрадину відмічено зниження відносного ризику настання ускладнень (частота летальних наслідків від серцево-судинних захворювань, госпіталізації з приводу гострого інфаркту міокарда, госпіталізації з приводу виникнення нових випадків серцевої недостатності або посилення симптомів перебігу 2СН). Зазначена терапевтична перевага досягається насамперед за рахунок зниження частоти госпіталізації з приводу гострого інфаркту міокарда на 42%.У пацієнтів зі стенокардією напруги на фоні прийому івабрадину відмічено зниження відносного ризику настання ускладнень (частота летальних наслідків від серцево-судинних захворювань, госпіталізації з приводу гострого інфаркту міокарда, госпіталізації з приводу виникнення нових випадків серцевої недостатності або посилення симптомів перебігу 2СН). Зазначена терапевтична перевага досягається насамперед за рахунок зниження частоти госпіталізації з приводу гострого інфаркту міокарда на 42%.У пацієнтів зі стенокардією напруги на фоні прийому івабрадину відмічено зниження відносного ризику настання ускладнень (частота летальних наслідків від серцево-судинних захворювань, госпіталізації з приводу гострого інфаркту міокарда, госпіталізації з приводу виникнення нових випадків серцевої недостатності або посилення симптомів перебігу 2СН). Зазначена терапевтична перевага досягається насамперед за рахунок зниження частоти госпіталізації з приводу гострого інфаркту міокарда на 42%.Зазначена терапевтична перевага досягається насамперед за рахунок зниження частоти госпіталізації з приводу гострого інфаркту міокарда на 42%.Зазначена терапевтична перевага досягається насамперед за рахунок зниження частоти госпіталізації з приводу гострого інфаркту міокарда на 42%. Снижение частоты госпитализации по поводу фатального и нефатального инфаркта миокарда у пациентов с ЧСС более 70 уд./мин еще более значимо и достигает 73%. В целом отмечена хорошая переносимость и безопасность препарата. На фоне применения ивабрадина у пациентов с ХСН II–IV функционального класса по классификации NYHA с ФВЛЖ менее 35% показано клинически и статистически значимое снижение относительного риска наступления осложнений (частоты летальных исходов от сердечно-сосудистых заболеваний и снижение числа госпитализаций в связи с усилением симптомов течения ХСН) на 18%. Абсолютное снижение риска составило 4,2%. Выраженный терапевтический эффект наблюдался через 3 мес от начала терапии. Зниження смертності від серцево-судинних захворювань та зниження кількості госпіталізацій у зв'язку з посиленням симптомів перебігу ХСН спостерігалося незалежно від віку, статі, функціонального класу ХСН, застосування бета-адреноблокаторів, ішемічної або неішемічної етіології ХСН, наявності цукрового діабету або артеріальної гіпертензії. Пацієнти з симптомами ХСН із синусовим ритмом та ЧСС не менше 70 уд./хв отримували стандартну терапію, що включає застосування бета-адреноблокаторів (89%), інгібіторів АПФ та/або АРА II (91%), діуретиків (83%), антагоністів альдостерону. (60%). Показано, що застосування івабрадину протягом 1 року може запобігти одному летальному исходу або одній госпіталізації у зв'язку з серцево-судинним захворюванням на кожні 26 пацієнтів, які приймають препарат. На фоні застосування івабрадину показано покращення функціонального класу ХСН за класифікацією NYHA. У пацієнтів з ЧСС 80 уд/хв відмічено зниження ЧСС в середньому на 15 уд/хв.Показання до застосуванняСимптоматична терапія стабільної стенокардії при ішемічній хворобі серця у дорослих пацієнтів з нормальним синусовим ритмом та ЧСС не менше 70 уд/хв: при непереносимості чи наявності протипоказань до застосування бета-адреноблокаторів; у комбінації з бета-адреноблокаторами при неадекватному контролі стабільної стенокардії на тлі оптимальної дози бета-адреноблокатора. Терапія хронічної серцевої недостатності II–IV функціонального класу за класифікацією NYHA із систолічною дисфункцією у пацієнтів із синусовим ритмом та ЧСС не менше 70 уд/хв: у комбінації зі стандартною терапією, що включає терапію бета-адреноблокаторами; при непереносимості чи наявності протипоказань до застосування бета-адреноблокаторів.Протипоказання до застосуванняпідвищена чутливість до івабрадину або до будь-якого з допоміжних компонентів препарату; брадикардія (ЧСС у спокої менше 70 уд./хв (до початку лікування); кардіогенний шок; гострий інфаркт міокарда; тяжка артеріальна гіпотензія (сАД менше 90 мм рт.ст. та дАД менше 50 мм рт.ст.); тяжка печінкова недостатність (більше 9 балів за шкалою Чайлд-П'ю); синдром слабкості синусного вузла; синоатріальна блокада; нестабільна чи гостра серцева недостатність; наявність штучного водія ритму, що працює у режимі постійної стимуляції; нестабільна стенокардія; AV-блокада ІІІ ступеня; одночасне застосування з сильними інгібіторами ізоферментів системи цитохрому P450 3А4, такими як протигрибкові засоби групи азолів (кетоконазол, ітраконазол), антибіотики з групи макролідів (кларитроміцин, еритроміцин для внутрішнього прийому, джозаміцин, телімі нефазодон; дефіцит лактази, непереносимість лактози, синдром глюкозо-галактозної мальабсорбції; застосування у жінок репродуктивного віку, які не дотримуються надійних заходів контрацепції; вагітність; період грудного вигодовування; вік до 18 років (ефективність та безпека препарату в цій віковій групі не вивчалася). З обережністю: помірно виражена печінкова недостатність (менше 9 балів за шкалою Чайлд-П'ю), тяжка ниркова недостатність (Cl креатиніну менше 15 мл/хв), вроджене подовження інтервалу QT; одночасне застосування грейпфрутового соку; нещодавно перенесений інсульт; пігментна дегенерація сітківки ока (retinitis pigmentosa); артеріальна гіпотензія; ХСН IV функціонального класу за класифікацією NYHA; одночасне застосування з калійнесберігаючі діуретиками.Вагітність та лактаціяДослідження на тваринах продемонстрували присутність репродуктивної токсичності, ембріотоксичності та тератогенної дії. Препарат Бравадин протипоказаний для застосування при вагітності у зв'язку з недостатньою кількістю даних з безпеки. Застосування препарату Бравадин у період грудного вигодовування протипоказане. Невідомо, чи проникає івабрадин у грудне молоко. При необхідності застосування препарату Бравадин у період лактації грудне вигодовування слід припинити.Побічна діяЗастосування івабрадину вивчалося у клінічних дослідженнях за участю майже 45 000 пацієнтів. Найбільш часті побічні ефекти івабрадину, зміна світлосприйняття (фотопсія) та брадикардія носили дозозалежний характер і були пов'язані з механізмом дії івабрадину. Частота побічних реакцій, зазначених у клінічних дослідженнях, наведена у вигляді наступної градації: дуже часто – ≥1/10; часто – від ≥1/100 до <1/10; нечасто – від ≥1/1000 до <1/100; рідко – від ≥1/10000 до <1/1000; дуже рідко – від <1/10000; частота невідома - не може бути оцінена на основі наявних даних. З боку органу зору: дуже часто – зміна світлосприйняття (фотопсія)*; часто - нечіткість зору; нечасто – диплопія, порушення зору. З боку органу слуху та лабіринтні порушення: нечасто – вертиго. З боку серця та судин: часто – брадикардія**, AV-блокада І ступеня (подовжений інтервал PQ на ЕКГ), шлуночкова екстрасистолія, неконтрольована зміна АТ, фібриляція передсердь***; нечасто - відчуття серцебиття, надшлуночкова екстрасистолія, виражене зниження артеріального тиску, можливо пов'язане з брадикардією; дуже рідко – AV-блокада II та III ступеня, синдром слабкості синусного вузла. З боку шлунково-кишкового тракту: нечасто – нудота, запор, діарея, біль у животі. З боку нервової системи: часто - головний біль (особливо в 1-й місяці терапії), запаморочення, можливо пов'язане з брадикардією; нечасто - непритомність, можливо пов'язана з брадикардією. З боку дихальної системи, органів грудної клітки та середостіння: нечасто – задишка. З боку шкіри та підшкірних тканин: нечасто – шкірний висип, ангіоневротичний набряк; рідко - еритема, свербіж шкіри, кропив'янка. З боку скелетно-м'язової та сполучної тканини: нечасто – спазми м'язів. Лабораторні та інструментальні дані: нечасто гіперурикемія, еозинофілія, підвищення концентрації креатиніну в плазмі крові, подовження інтервалу QT на ЕКГ. Загальні розлади та порушення в місці введення: нечасто – астенія, підвищена стомлюваність, можливо пов'язані з брадикардією; рідко – нездужання, можливо пов'язане з брадикардією. * Зміна світлосприйняття (фотопсія) відзначалося у 14,5% пацієнтів і описувалося як минуща зміна яскравості в обмеженій зоні зорового поля. Як правило, подібні явища провокувалися різкою зміною інтенсивності висвітлення. Також можуть виникати фотопсії, які можуть мати вигляд ореолу, розпадання зорової картинки на окремі частини (стробоскопічний та калейдоскопічний ефекти), виявлятися у вигляді яскравих кольорових спалахів або множинних зображень (персистенція сітківки). В основному фотопсія з'являлася в перші 2 місяці лікування, але в подальшому могла виникати повторно. Вираженість фотопсії, як правило, була слабкою або помірною. Поява фотопсії припинялася на тлі продовження терапії (77,5% випадків) або після завершення терапії.Менш ніж у 1% пацієнтів поява фотопсії стала причиною зміни їхнього способу життя або відмови від терапії. ** Брадикардія відзначалася у 3,3% пацієнтів, особливо у перші 2-3 місяці терапії, у >0,5% пацієнтів розвивалася виражена брадикардія з ЧСС не більше 40 уд./хв. *** Фібриляція передсердь спостерігалася у 5,3% пацієнтів, які отримували івабрадин, порівняно з 3,8% пацієнтів, які отримували плацебо. Відповідно до аналізу об'єднаних даних клінічних досліджень з періодом спостереження не менше 3 місяців, виникнення фібриляції передсердь спостерігалося у 4,86% пацієнтів, які приймали івабрадин, порівняно з 4,08% у контрольних групах.Взаємодія з лікарськими засобамиФармакодинамічна взаємодія Одночасне застосування не рекомендується ЛЗ, що подовжують інтервал QT: антиаритмічні засоби, що подовжують інтервал QT (наприклад, хінідин, дизопірамід, беприділ, соталол, ібутилід, аміодарон); ЛЗ, що подовжують інтервал QT, що не відносяться до антиаритмічних засобів (наприклад пімозід, зіпрасідон, сертиндол, мефлохін, галофантрин, пентамідин, цизаприд, еритроміцин для внутрішньовенного введення). Одночасне застосування івабрадину та ЛЗ, що подовжують інтервал QT, не рекомендується, оскільки ушкодження ЧСС може спричинити додаткове подовження інтервалу QT. За потреби одночасного застосування потрібен ретельний контроль ЕКГ. Одночасне застосування, що вимагає обережності Калійнесберігаючі діуретики (тіазидні та петльові). Гіпокаліємія може збільшити ризик розвитку аритмії. Оскільки застосування івабрадину може викликати брадикардію, поєднання гіпокаліємії та брадикардії є сприятливим фактором для розвитку тяжкої форми аритмії, особливо у пацієнтів із синдромом подовженого інтервалу QT як вродженим, так і викликаним застосуванням ЛЗ. Фармакокінетична взаємодія Цитохром P450 (ізофермент CYP3A4). Івабрадин піддається метаболізму в печінці за участю тільки ізоферменту CYP3A4 і є дуже слабким інгібітором цього цитохрому. Не впливає на метаболізм та концентрацію в плазмі інших субстратів (сильні, помірні та слабкі інгібітори) ізоферменту CYP3A4. Інгібітори та індуктори ізоферменту CYP3A4 можуть вступати у взаємодію з івабрадином та надавати клінічно значний вплив на його метаболізм та фармакокінетичні властивості. Інгібітори ізоферменту CYP3A4 підвищують, а індуктори ізоферменту CYP3A4 знижують концентрацію івабрадину у плазмі. Підвищення концентрації івабрадину в плазмі може викликати ризик розвитку тяжкої брадикардії. Одночасне застосування протипоказане Одночасне застосування з сильними інгібіторами ізоферменту CYP3A4, такими як протигрибкові засоби групи азолів (кетоконазол, ітраконазол), антибіотики з групи макролідів (кларитроміцин, еритроміцин для внутрішнього прийому, джозаміцин, телітроміцин), інгібінофіноз Сильні інгібітори ізоферменту CYP3A4 - кетоконазол (200 мг 1 раз на добу) або джозаміцин (1 г 2 рази на добу) - підвищують середню концентрацію івабрадину в плазмі у 7-8 разів. Помірні інгібітори ізоферменту CYP3A4. Одночасне застосування івабрадину та дилтіазему або верапамілу (ЛЗ, що уріжають серцевий ритм) у здорових добровольців та пацієнтів супроводжувалося збільшенням AUC у 2-3 рази та додатковим ушкодженням ЧСС на 5 уд/хв. Одночасне застосування не рекомендується Грейпфрутовий сік. При одночасному застосуванні з грейпфрутовим соком спостерігалося підвищення концентрації івабрадину в плазмі в 2 рази. Під час застосування івабрадину вживання грейпфрутового соку не рекомендується. Одночасне застосування, що вимагає обережності Помірні інгібітори ізоферменту CYP3A4. Одночасне застосування івабрадину з іншими помірними інгібіторами ізоферменту CYP3A4 (наприклад, флуконазол) можливе, якщо ЧСС у спокої становить понад 70 уд/хв. Рекомендована початкова доза івабрадину 2,5 мг 2 рази на день. Необхідний контроль ЧСС. Індуктори ізоферменту CYP3A4. Індуктори ізоферменту CYP3A4 (наприклад рифампіцин, барбітурати, фенітоїн та ЛЗ, що містять звіробій продірявлений) можуть знижувати концентрацію в плазмі крові та активність івабрадину та вимагати підбір більш високої дози. Одночасне застосування івабрадину в дозі 10 мг 2 рази на добу та ЛЗ, що містять звіробій продірявлений, знижує AUC івабрадину в 2 рази. Одночасне застосування ЛЗ, що містять звіробій продірявлений, та івабрадину не рекомендується. Одночасне застосування з іншими ЛЗ Відсутній клінічно значущий вплив на фармакодинаміку та фармакокінетику івабрадину при одночасному застосуванні з інгібіторами протонної помпи (омепразол, лансопразол), інгібіторами ФДЕ-5 (силденафіл), інгібіторами ГМГ-КоА-редуктазині . Івабрадин не має клінічно значущого впливу на фармакокінетику симвастатину, амлодипіну, лацидипіну, фармакокінетику та фармакодинаміку дигоксину, варфарину та фармакодинаміку ацетилсаліцилової кислоти. Одночасне застосування івабрадину та інгібіторів АПФ, АРА II, бета-адреноблокаторів, діуретиків, антагоністів альдостерону, нітратів короткої та пролонгованої дії, інгібіторів ГМГ-КоА-редуктази, фібратів, інгібіторів протонної помпи, аґтицети не супроводжувалося зміною профілю безпеки терапії, що проводиться.Спосіб застосування та дозиВсередину, 2 рази на добу (вранці та ввечері) під час їди. Стабільна стенокардія. Початкова доза, що рекомендується, становить 10 мг/добу (по 1 табл. 5 мг 2 рази на добу). Через 3-4 тижні терапії доза може бути збільшена до 15 мг на добу (по 1 табл. 7,5 мг 2 рази на добу) залежно від терапевтичного ефекту. Якщо під час застосування препарату Бравадин ЧСС у спокої уріджується менше 50 уд./хв або у пацієнта виникають симптоми, пов'язані з брадикардією (запаморочення, підвищена стомлюваність або виражене зниження АТ), дозу препарату Бравадин необхідно зменшити до 2,5 мг (по 1/2 таблетки 5 мг) 2 рази на добу. Терапію препаратом Бравадин слід припинити, якщо при зниженні дози препарату Бравадин ЧСС залишається менше 50 уд./хв або зберігаються симптоми вираженої брадикардії. ХСН. Початкова доза, що рекомендується, становить 10 мг/добу (по 1 табл. 5 мг 2 рази на добу). Через 2 тижні терапії доза може бути збільшена до 15 мг/добу (по 1 табл. 7,5 мг 2 рази на добу), якщо ЧСС у спокої стабільно більше 60 уд./хв або зменшена до 2,5 мг (по 1/ 2 таблетки 5 мг) 2 рази на добу, якщо ЧСС стабільно менше 50 уд/хв або у пацієнта виникають симптоми, пов'язані з брадикардією (запаморочення, підвищена стомлюваність або виражене зниження артеріального тиску). Якщо значення ЧСС знаходиться в діапазоні 50-60 уд/хв, рекомендується застосовувати препарат Бравадин у дозі 5 мг 2 рази на добу. Якщо під час застосування препарату Бравадин ЧСС у спокої уріжається менше 50 уд./хв або виникають симптоми, пов'язані з брадикардією, для пацієнтів, які отримують Бравадин у дозі 5 мг 2 рази на добу або 7,5 мг 2 рази на добу, доза препарату має бути знижена. Якщо у пацієнтів, які отримують препарат Бравадин у дозі 2,5 мг (по 1/2 табл. 5 мг) 2 рази на добу або 5 мг 2 рази на добу, ЧСС у спокої стабільно більше 60 уд/хв, доза препарату Бравадин ® може бути збільшена. Якщо ЧСС залишається менше 50 уд./хв або у пацієнта зберігаються симптоми, пов'язані з брадикардією, терапію Бравадін слід припинити. Пацієнти старші 75 років. Пацієнтам у віці 75 років та старше лікування слід починати з нижчої дози. Початкова доза, що рекомендується, становить 2,5 мг (по 1/2 табл. 5 мг) 2 рази на добу. Надалі доза може бути збільшена. Порушення функції нирок. Пацієнтам з порушенням функції нирок (Cl креатиніну більше 15 мл/хв) корекція дози не потрібна. Початкова доза, що рекомендується, — 10 мг/добу (по 1 табл. 5 мг 2 рази на добу). Через 3-4 тижні терапії доза може бути збільшена до 15 мг на добу (по 1 табл. 7,5 мг 2 рази на добу). У зв'язку з недостатністю клінічних даних препарат Бравадин слід застосовувати з обережністю у пацієнтів з Cl креатиніну менше 15 мл/хв. Порушення функції печінки. Корекція дози не потрібна у пацієнтів з легким ступенем печінкової недостатності (до 7 балів за шкалою Чайлд-П'ю). Слід бути обережними при застосуванні препарату Бравадин у пацієнтів з помірною печінковою недостатністю (7-9 балів за шкалою Чайлд-П'ю). Пацієнти з тяжкою печінковою недостатністю (більше 9 балів за шкалою Чайлд-П'ю) – застосування препарату Бравадин протипоказано. Діти та підлітки. Безпека та ефективність івабрадину у дітей та підлітків віком до 18 років не встановлені.ПередозуванняКруглі, злегка двоопуклі таблетки, покриті плівковою оболонкою блідо-оранжевого кольору, з фаскою. Вид на зламі: біла шорстка маса з плівковою оболонкою блідо-жовтогарячого кольору.Запобіжні заходи та особливі вказівкиПорушення серцевого ритму. Препарат Бравадин неефективний при лікуванні або для профілактики аритмії, його ефективність знижується при виникненні тахіаритмії (наприклад, шлуночкова або надшлуночкова тахікардія). Застосування препарату Бравадин не рекомендується у пацієнтів з фібриляцією передсердь (миготлива аритмія) або іншими видами аритмій, пов'язаних із функцією синусного вузла. При застосуванні препарату Бравадин® рекомендується проводити клінічне спостереження за пацієнтами щодо виявлення фібриляції передсердь (пароксизмальна або постійна форма), що включає дослідження ЕКГ за наявності клінічних показань (наприклад, погіршення перебігу стенокардії, поява відчуття серцебиття, нерегулярність серцевого ритму). Ризик розвитку фібриляції передсердь може підвищуватися у пацієнтів із ХСН, які приймають препарат Бравадин. Фібриляція передсердь частіше зустрічалася у пацієнтів, які одночасно приймали івабрадин з аміодароном або антиаритмічними препаратами І класу. Пацієнти з ХСН та порушеннями внутрішньошлуночкової провідності (блокада лівої або правої ніжки пучка Гіса) та шлуночковою диссинхронією повинні перебувати під ретельним наглядом. Застосування у пацієнтів із брадикардією. Застосування препарату Бравадин протипоказане у пацієнтів з ЧСС менше 70 уд/хв у стані спокою до початку терапії. Якщо при застосуванні препарату Бравадин ЧСС у спокої уріджується менше 50 уд./хв або у пацієнта спостерігаються симптоми, пов'язані з брадикардією (запаморочення, підвищена стомлюваність або виражене зниження артеріального тиску), дозу препарату необхідно зменшити. Якщо при зниженні дози препарату Бравадин ЧСС залишається менше 50 уд./хв або зберігаються симптоми, пов'язані з брадикардією, терапію препаратом Бравадин слід припинити. Комбіноване застосування у складі антиангінальної терапії. Одночасне застосування препарату Бравадин з БКК, що уріжають пульс (верапаміл, дилтіазем), не рекомендується. При одночасному застосуванні з нітратами або БКК, похідними дигідропіридину (амлодипін), зміна профілю безпеки терапії не відзначалося. Не встановлено, що одночасне застосування з БКК, похідними дигідропіридину, підвищує ефективність івабрадину. ХСН. Можливість застосування препарату Бравадин розглядається тільки у пацієнтів із стабільним перебігом ХСН. При застосуванні препарату Бравадин у пацієнтів з ХСН IV функціонального класу за класифікацією NYHA слід бути обережними у зв'язку з обмеженою кількістю даних щодо застосування у цієї групи пацієнтів. Інсульт. Не рекомендується застосування препарату Бравадин відразу після перенесеного інсульту через відсутність даних щодо ефективності та безпеки в даний період. Зорові функції. Препарат Бравадин впливає на функцію сітківки ока. В даний час не був виявлений токсичний вплив на сітківку ока, проте вплив препарату Бравадин на сітківку ока при тривалому застосуванні (понад 1 рік) на даний момент невідомий. У разі виникнення будь-яких порушень зорового сприйняття, не зазначених у цьому описі, застосування препарату Бравадин слід припинити. При застосуванні препарату Бравадин у пацієнтів з пігментною дегенерацією сітківки слід бути обережним. Артеріальна гіпотензія. Препарат Бравадин слід застосовувати з обережністю у пацієнтів з артеріальною гіпотензією (недостатня кількість клінічних даних). Застосування препарату Бравадин протипоказане у пацієнтів з тяжкою артеріальною гіпотензією (сАД менше 90 мм рт.ст. і дАД менше 50 мм рт.ст.). Фібриляція передсердь (миготлива аритмія) - порушення серцевого ритму. Не доведено збільшення ризику розвитку тяжкої брадикардії на фоні застосування препарату Бравадин при відновленні синусового ритму під час фармакологічної кардіоверсії. Проте, через відсутність достатньої кількості даних, при можливості відстрочити планову електричну кардіоверсію, застосування препарату Бравадин слід припинити за 24 години до її проведення. Застосування у пацієнтів з уродженим синдромом подовженого інтервалу QT або приймаючих ЛЗ, що подовжують інтервал QT. Препарат Бравадин не застосовується у пацієнтів з вродженим синдромом подовженого інтервалу QT, а також приймаючих ЛЗ, що подовжують інтервал QT. За потреби одночасного застосування потрібен суворий контроль ЕКГ. Ушкодження ЧСС внаслідок застосування препарату Бравадин може посилити подовження інтервалу QT та спровокувати розвиток важкої форми аритмії, зокрема поліморфної шлуночкової тахікардії типу «пірует». Пацієнти з артеріальною гіпертензією, які потребують зміни гіпотензивної терапії. У клінічному дослідженні випадки підвищення артеріального тиску зустрічалися частіше у групі пацієнтів, які приймали івабрадин (7,1%), у порівнянні з групою плацебо (6,1%). Такі випадки траплялися особливо часто безпосередньо після зміни гіпотензивної терапії, мали тимчасовий характер і не впливали на ефективність терапії івабрадином. При зміні гіпотензивної терапії у пацієнтів з ХСН, які приймають препарат Бравадин®, слід контролювати артеріальний тиск через певні інтервали часу. Помірна печінкова недостатність. Слід бути обережними при застосуванні препарату Бравадин у пацієнтів з помірною печінковою недостатністю (менше 9 балів за шкалою Чайлд-П'ю). Тяжка ниркова недостатність. Слід бути обережними при застосуванні препарату Бравадин у пацієнтів з тяжкою нирковою недостатністю (Cl креатиніну менше 15 мл/хв). Спеціальна інформація щодо допоміжних речовин. Препарат Бравадин містить лактозу, тому препарат протипоказаний пацієнтам з дефіцитом лактази, непереносимістю лактози, синдромом глюкозо-галактозної мальабсорбції. Вплив на здатність керувати автомобілем, механізмами. Було проведено дослідження за участю здорових добровольців з метою оцінити можливий вплив івабрадину на здатність керувати автомобілем, за результатами якого здатність керувати автомобілем не змінювалася. Однак у постмаркетинговому періоді повідомлялося про випадки погіршення здатності керувати автотранспортом унаслідок симптомів, пов'язаних із порушенням зору. Препарат Бравадин може викликати тимчасову зміну світлосприйняття (переважно у вигляді фотопсії), що має братися до уваги при керуванні автотранспортом або іншими механізмами при різкій зміні інтенсивності світла, особливо в нічний час.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаТаблетки - 1 тал. активна речовина: триметазидину дигідрохлорид – 35 мг; допоміжні речовини: кальцію гідрофосфату дигідрат – 34,6 мг; гіпролоза (гідроксипропілцелюлоза) - 6 мг; гіпромелоза (гідроксипропілметилцелюлоза) - 64 мг; коповідон - 4,2 мг; кремнію діоксид колоїдний (аеросил) – 6,4 мг; магнію стеарат – 0,8 мг; целюлоза мікрокристалічна - 59 мг. оболонка плівкова: Селекоат AQ-01673 (гіпромелоза (гідроксипропілметилцелюлоза) - 2,8 мг, макрогол - 400 (поліетиленгліколь - 400) - 0,7 мг, макрогол - 6000 (поліетиленгліколь - 6000) - 0, барвника червоного (Понсо 4R) (Е124) - 0,7 мг, титану діоксид - 2,1 мг) - 7 мг. У контурній комірковій упаковці з плівки ПВХ та фольги алюмінієвої друкованої лакованої по 10 або 30 шт. 1, 2, 3, 6 контурних осередкових упаковок по 10 шт. або 1, 2, 3, 4 контурні осередкові упаковки по 30 шт. у пачці з картону.Опис лікарської формиТаблетки круглі, двоопуклі, покриті плівковою оболонкою рожевого кольору. На поперечному розрізі – майже білого кольору. Допускається незначна шорсткість.Фармакотерапевтична групаАнтигіпоксантний.ФармакокінетикаПісля прийому внутрішньо триметазидин абсорбується із ШКТ і досягає Cmax у плазмі крові приблизно через 5 год. Понад 24 год концентрація в плазмі крові залишається на рівні, що перевищує 75% концентрації, що визначається через 11 год. Рівноважний стан досягається через 60 год. на біодоступність триметазидину. Vd становить 4,8 л/кг, що свідчить про хороший розподіл триметазидину в тканинах (ступінь зв'язування з білками плазми досить низька, близько 16% in vitro). Триметазидин виводиться переважно нирками, головним чином незміненому вигляді. Нирковий кліренс триметазидину прямо корелює з Cl креатиніну, печінковий кліренс знижується з віком пацієнта.ФармакодинамікаЧинить антигіпоксичну дію. Триметазидин запобігає зниженню внутрішньоклітинної концентрації АТФ шляхом збереження енергетичного метаболізму клітин у стані гіпоксії. Таким чином, препарат забезпечує нормальне функціонування мембранних іонних каналів, трансмембранне перенесення іонів калію та натрію та збереження клітинного гомеостазу. Триметазидин інгібує окиснення жирних кислот за рахунок селективного інгібування ферменту 3-кетоацил-КоА-тіолази мітохондріальної довголанцюгової ізоформи жирних кислот, що призводить до посилення окиснення глюкози та прискорення гліколізу з окисненням глюкози та обумовлює. Переключення енергетичного метаболізму з окиснення жирних кислот на окиснення глюкози є основою фармакологічних властивостей триметазидину. Експериментально підтверджено,що триметазидин має такі властивості: підтримує енергетичний метаболізм серця та нейросенсорних тканин під час ішемії; зменшує вираженість внутрішньоклітинного ацидозу та змін трансмембранного іонного потоку, що виникають при ішемії; знижує рівень міграції та інфільтрації полінуклеарних нейтрофілів у ішемізованих та реперфузованих тканинах серця; зменшує розмір ушкодження міокарда; не має прямого впливу на показники гемодинаміки. У пацієнтів із стенокардією: збільшує коронарний резерв, тим самим уповільнюючи настання ішемії, спричиненої фізичним навантаженням, починаючи з 15-го дня терапії; обмежує коливання АТ, спричинені фізичним навантаженням, без значних змін ЧСС; знижує частоту нападів стенокардії та потребу в прийомі нітрогліцерину короткої дії; покращує скорочувальну функцію лівого шлуночка у хворих на ішемічну дисфункцію.Показання до застосуванняЗагальні для обох доз Ішемічна хвороба серця: профілактика нападів стабільної стенокардії (у складі комбінованої терапії). Додатково для Депренорм МВ 35 мг: хоріоретинальні порушення з ішемічним компонентом; вестибулокохлеарні порушення ішемічної природи, такі як запаморочення, шум у вухах, порушення слуху.Протипоказання до застосуванняЗагальні для обох доз підвищена чутливість до будь-якого компонента препарату; вагітність; період грудного вигодовування; вік до 18 років (ефективність та безпека не встановлені). Додатково для Депренорм МВ 35 мг тяжка ниркова недостатність (Cl креатиніну менше 15 мл/хв); виражені порушення функції печінки. Додатково для Депренорм МВ 70 мг тяжка ниркова недостатність (Cl креатиніну менше 30 мл/хв); хвороба Паркінсона, симптоми паркінсонізму, тремор, синдром неспокійних ніг та інші пов'язані з ними рухові порушення. З обережністю: тяжка печінкова недостатність (клінічні дані обмежені); порушення функції нирок (Cl креатиніну понад 30 мл/хв); вік старше 75 років.Вагітність та лактаціяДані щодо застосування препарату Депренорм MB у вагітних відсутні. Дослідження на тваринах не виявили наявність прямої або непрямої репродуктивної токсичності. Дослідження репродуктивної токсичності не показали впливу триметазидину на репродуктивну функцію у щурів обох статей. Препарат протипоказаний при вагітності через відсутність клінічних даних щодо безпеки його застосування. Дані щодо виділення триметазидину або його метаболітів у грудне молоко відсутні. Ризик для новонародженої дитини не може бути виключений. Не слід застосовувати препарат Депренорм MB під час грудного вигодовування.Побічна діяЧастота побічних ефектів, зазначених при прийомі триметазидину, наведена у наступній градації: дуже часто (більше 1/10); часто (більше 1/100, менше 1/10); нечасто (більше 1/1000, менше 1/100); рідко (більше 1/10000, менше 1/1000); дуже рідко (менше 1/10000, зокрема окремі повідомлення); частоти неуточненої (частота не може бути підрахована за доступними даними). З боку травної системи: часто – біль у животі, діарея, диспепсія, нудота, блювання; неуточненої частоти (для таблеток пролонгованої дії, покритих плівковою оболонкою, 70 мг) – запор. З боку центральної нервової системи: часто — запаморочення, біль голови, астенія; неуточненої частоти - симптоми паркінсонізму (тремор, акінезія, підвищення тонусу), нестійкість у позі Ромберга і хиткість ходи, синдром неспокійних ніг, інші пов'язані з ними рухові порушення, зазвичай оборотні після припинення терапії, порушення сну (безсоння, сонливість). З боку шкірних покровів: часто - шкірний висип, свербіж, кропив'янка; неуточненої частоти (для таблеток пролонгованої дії, покритих плівковою оболонкою, 70 мг) - гострий генералізований екзантематозний пустульоз, набряк Квінке. З боку ССС: рідко – ортостатична гіпотензія, припливи крові до шкіри обличчя; рідко (для таблеток пролонгованої дії, покритих плівковою оболонкою, 70 мг) – відчуття серцебиття, екстрасистолія, тахікардія, виражене зниження артеріального тиску. Додатково для таблеток пролонгованої дії, покритих плівковою оболонкою, 70 мг. З боку кровоносної та лімфатичної системи: неуточненої частоти – агранулоцитоз, тромбоцитопенія, тромбоцитопенічна пурпура. З боку печінки та жовчовивідних шляхів: неуточненої частоти – гепатит. Загальні порушення: часто – астенія.Взаємодія з лікарськими засобамиДаних щодо взаємодії з іншими препаратами немає.Спосіб застосування та дозиВсередину під час їжі. Курс лікування – за рекомендацією лікаря. Депренорм MB 35 мг приймають по 1 табл. 2 рази на добу (вранці та ввечері).ПередозуванняЄ лише обмежена інформація про передозування триметазидину. Лікування: слід проводити симптоматичну терапію.Запобіжні заходи та особливі вказівкиДепренорм® MB не призначений для усунення нападів стенокардії, початкового курсу терапії стабільної стенокардії або інфаркту міокарда, а також при підготовці до госпіталізації або в перші дні. У разі розвитку нападу стенокардії слід переглянути та адаптувати лікування (лікарську терапію або проведення реваскуляризації). Препарат може викликати або погіршувати симптоми паркінсонізму (тремор, акінезію, підвищення тонусу), тому слід проводити регулярне спостереження пацієнтів, особливо похилого віку. При появі рухових порушень, таких як симптоми паркінсонізму, синдром неспокійних ніг, тремор, нестійкість у позі Ромберга та хиткість ходи, препарат Депренорм MB слід остаточно відмінити. Такі випадки рідкісні, і симптоми зазвичай проходять після припинення терапії, у більшості пацієнтів протягом 4 місяців після відміни препарату. Якщо симптоми паркінсонізму зберігаються більше 4 місяців після відміни препарату, слід проконсультуватися у невролога. Можуть спостерігатися випадки падіння, пов'язані з нестійкістю у позі Ромберга та хиткістю ходи або артеріальною гіпотензією, особливо у пацієнтів, які приймають гіпотензивні препарати (див. «Побічні дії»). Вплив на здатність керувати транспортними засобами або виконувати роботи, що потребують підвищеної швидкості фізичних та психічних реакцій. У зв'язку з можливим розвитком запаморочення та інших побічних ефектів при застосуванні препарату Депренорм® MB слід бути обережним при керуванні транспортними засобами та заняттями іншими потенційно небезпечними видами діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаТаблетки - 1 тал. активна речовина: триметазидину дигідрохлорид – 35 мг; допоміжні речовини: кальцію гідрофосфату дигідрат – 34,6 мг; гіпролоза (гідроксипропілцелюлоза) - 6 мг; гіпромелоза (гідроксипропілметилцелюлоза) - 64 мг; коповідон - 4,2 мг; кремнію діоксид колоїдний (аеросил) – 6,4 мг; магнію стеарат – 0,8 мг; целюлоза мікрокристалічна - 59 мг. оболонка плівкова: Селекоат AQ-01673 (гіпромелоза (гідроксипропілметилцелюлоза) - 2,8 мг, макрогол - 400 (поліетиленгліколь - 400) - 0,7 мг, макрогол - 6000 (поліетиленгліколь - 6000) - 0, барвника червоного (Понсо 4R) (Е124) - 0,7 мг, титану діоксид - 2,1 мг) - 7 мг. У контурній комірковій упаковці з плівки ПВХ та фольги алюмінієвої друкованої лакованої по 10 або 30 шт. 1, 2, 3, 6 контурних осередкових упаковок по 10 шт. або 1, 2, 3, 4 контурні осередкові упаковки по 30 шт. у пачці з картону.Опис лікарської формиТаблетки круглі, двоопуклі, покриті плівковою оболонкою рожевого кольору. На поперечному розрізі – майже білого кольору. Допускається незначна шорсткість.Фармакотерапевтична групаАнтигіпоксантний.ФармакокінетикаПісля прийому внутрішньо триметазидин абсорбується із ШКТ і досягає Cmax у плазмі крові приблизно через 5 год. Понад 24 год концентрація в плазмі крові залишається на рівні, що перевищує 75% концентрації, що визначається через 11 год. Рівноважний стан досягається через 60 год. на біодоступність триметазидину. Vd становить 4,8 л/кг, що свідчить про хороший розподіл триметазидину в тканинах (ступінь зв'язування з білками плазми досить низька, близько 16% in vitro). Триметазидин виводиться переважно нирками, головним чином незміненому вигляді. Нирковий кліренс триметазидину прямо корелює з Cl креатиніну, печінковий кліренс знижується з віком пацієнта.ФармакодинамікаЧинить антигіпоксичну дію. Триметазидин запобігає зниженню внутрішньоклітинної концентрації АТФ шляхом збереження енергетичного метаболізму клітин у стані гіпоксії. Таким чином, препарат забезпечує нормальне функціонування мембранних іонних каналів, трансмембранне перенесення іонів калію та натрію та збереження клітинного гомеостазу. Триметазидин інгібує окиснення жирних кислот за рахунок селективного інгібування ферменту 3-кетоацил-КоА-тіолази мітохондріальної довголанцюгової ізоформи жирних кислот, що призводить до посилення окиснення глюкози та прискорення гліколізу з окисненням глюкози та обумовлює. Переключення енергетичного метаболізму з окиснення жирних кислот на окиснення глюкози є основою фармакологічних властивостей триметазидину. Експериментально підтверджено,що триметазидин має такі властивості: підтримує енергетичний метаболізм серця та нейросенсорних тканин під час ішемії; зменшує вираженість внутрішньоклітинного ацидозу та змін трансмембранного іонного потоку, що виникають при ішемії; знижує рівень міграції та інфільтрації полінуклеарних нейтрофілів у ішемізованих та реперфузованих тканинах серця; зменшує розмір ушкодження міокарда; не має прямого впливу на показники гемодинаміки. У пацієнтів із стенокардією: збільшує коронарний резерв, тим самим уповільнюючи настання ішемії, спричиненої фізичним навантаженням, починаючи з 15-го дня терапії; обмежує коливання АТ, спричинені фізичним навантаженням, без значних змін ЧСС; знижує частоту нападів стенокардії та потребу в прийомі нітрогліцерину короткої дії; покращує скорочувальну функцію лівого шлуночка у хворих на ішемічну дисфункцію.Показання до застосуванняЗагальні для обох доз Ішемічна хвороба серця: профілактика нападів стабільної стенокардії (у складі комбінованої терапії). Додатково для Депренорм МВ 35 мг: хоріоретинальні порушення з ішемічним компонентом; вестибулокохлеарні порушення ішемічної природи, такі як запаморочення, шум у вухах, порушення слуху.Протипоказання до застосуванняЗагальні для обох доз підвищена чутливість до будь-якого компонента препарату; вагітність; період грудного вигодовування; вік до 18 років (ефективність та безпека не встановлені). Додатково для Депренорм МВ 35 мг тяжка ниркова недостатність (Cl креатиніну менше 15 мл/хв); виражені порушення функції печінки. Додатково для Депренорм МВ 70 мг тяжка ниркова недостатність (Cl креатиніну менше 30 мл/хв); хвороба Паркінсона, симптоми паркінсонізму, тремор, синдром неспокійних ніг та інші пов'язані з ними рухові порушення. З обережністю: тяжка печінкова недостатність (клінічні дані обмежені); порушення функції нирок (Cl креатиніну понад 30 мл/хв); вік старше 75 років.Вагітність та лактаціяДані щодо застосування препарату Депренорм MB у вагітних відсутні. Дослідження на тваринах не виявили наявність прямої або непрямої репродуктивної токсичності. Дослідження репродуктивної токсичності не показали впливу триметазидину на репродуктивну функцію у щурів обох статей. Препарат протипоказаний при вагітності через відсутність клінічних даних щодо безпеки його застосування. Дані щодо виділення триметазидину або його метаболітів у грудне молоко відсутні. Ризик для новонародженої дитини не може бути виключений. Не слід застосовувати препарат Депренорм MB під час грудного вигодовування.Побічна діяЧастота побічних ефектів, зазначених при прийомі триметазидину, наведена у наступній градації: дуже часто (більше 1/10); часто (більше 1/100, менше 1/10); нечасто (більше 1/1000, менше 1/100); рідко (більше 1/10000, менше 1/1000); дуже рідко (менше 1/10000, зокрема окремі повідомлення); частоти неуточненої (частота не може бути підрахована за доступними даними). З боку травної системи: часто – біль у животі, діарея, диспепсія, нудота, блювання; неуточненої частоти (для таблеток пролонгованої дії, покритих плівковою оболонкою, 70 мг) – запор. З боку центральної нервової системи: часто — запаморочення, біль голови, астенія; неуточненої частоти - симптоми паркінсонізму (тремор, акінезія, підвищення тонусу), нестійкість у позі Ромберга і хиткість ходи, синдром неспокійних ніг, інші пов'язані з ними рухові порушення, зазвичай оборотні після припинення терапії, порушення сну (безсоння, сонливість). З боку шкірних покровів: часто - шкірний висип, свербіж, кропив'янка; неуточненої частоти (для таблеток пролонгованої дії, покритих плівковою оболонкою, 70 мг) - гострий генералізований екзантематозний пустульоз, набряк Квінке. З боку ССС: рідко – ортостатична гіпотензія, припливи крові до шкіри обличчя; рідко (для таблеток пролонгованої дії, покритих плівковою оболонкою, 70 мг) – відчуття серцебиття, екстрасистолія, тахікардія, виражене зниження артеріального тиску. Додатково для таблеток пролонгованої дії, покритих плівковою оболонкою, 70 мг. З боку кровоносної та лімфатичної системи: неуточненої частоти – агранулоцитоз, тромбоцитопенія, тромбоцитопенічна пурпура. З боку печінки та жовчовивідних шляхів: неуточненої частоти – гепатит. Загальні порушення: часто – астенія.Взаємодія з лікарськими засобамиДаних щодо взаємодії з іншими препаратами немає.Спосіб застосування та дозиВсередину під час їжі. Курс лікування – за рекомендацією лікаря. Депренорм MB 35 мг приймають по 1 табл. 2 рази на добу (вранці та ввечері).ПередозуванняЄ лише обмежена інформація про передозування триметазидину. Лікування: слід проводити симптоматичну терапію.Запобіжні заходи та особливі вказівкиДепренорм® MB не призначений для усунення нападів стенокардії, початкового курсу терапії стабільної стенокардії або інфаркту міокарда, а також при підготовці до госпіталізації або в перші дні. У разі розвитку нападу стенокардії слід переглянути та адаптувати лікування (лікарську терапію або проведення реваскуляризації). Препарат може викликати або погіршувати симптоми паркінсонізму (тремор, акінезію, підвищення тонусу), тому слід проводити регулярне спостереження пацієнтів, особливо похилого віку. При появі рухових порушень, таких як симптоми паркінсонізму, синдром неспокійних ніг, тремор, нестійкість у позі Ромберга та хиткість ходи, препарат Депренорм MB слід остаточно відмінити. Такі випадки рідкісні, і симптоми зазвичай проходять після припинення терапії, у більшості пацієнтів протягом 4 місяців після відміни препарату. Якщо симптоми паркінсонізму зберігаються більше 4 місяців після відміни препарату, слід проконсультуватися у невролога. Можуть спостерігатися випадки падіння, пов'язані з нестійкістю у позі Ромберга та хиткістю ходи або артеріальною гіпотензією, особливо у пацієнтів, які приймають гіпотензивні препарати (див. «Побічні дії»). Вплив на здатність керувати транспортними засобами або виконувати роботи, що потребують підвищеної швидкості фізичних та психічних реакцій. У зв'язку з можливим розвитком запаморочення та інших побічних ефектів при застосуванні препарату Депренорм® MB слід бути обережним при керуванні транспортними засобами та заняттями іншими потенційно небезпечними видами діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. активна речовина: триметазидину дигідрохлорид – 70 мг; допоміжні речовини: гіпромелоза (гідроксипропілметилцелюлоза) - 171 мг; карбомер – 2 мг; кремнію діоксид колоїдний – 6 мг; магнію стеарат – 3 мг; олія рослинна гідрогенізована - 3 мг; МКЦ - 195 мг; оболонка плівкова : Opadry II рожевий (полівініловий спирт - 6 мг, поліетиленгліколь (макрогол) - 3,03 мг, тальк - 2,22 мг, титану діоксид - 2,8395 мг, барвник "Сонячний захід" жовтий - 0,381 мг, барвник інди - 0,2175 мг, барвник червоний (Понсо 4R) - 0,312 мг) - 15 мг. У контурній комірковій упаковці з плівки ПВХ та фольги алюмінієвої друкованої лакованої по 7, 10, 14 або 15 шт. 2, 4 контурні осередкові упаковки по 7 шт. або 1, 3, 6 контурних осередкових упаковок по 10 шт. або 1, 2, 4 контурні коміркові упаковки по 14 шт. або 1, 2, 4 контурні осередкові упаковки по 15 шт. у пачці з картону.Опис лікарської формиТаблетки круглі, двоопуклі, покриті плівковою оболонкою рожевого кольору. На поперечному розрізі майже білого кольору.Фармакотерапевтична групаАнтигіпоксантний.ФармакокінетикаПісля прийому внутрішньо триметазидин абсорбується із ШКТ і досягає Cmax у плазмі крові приблизно через 5 год. Понад 24 год концентрація в плазмі крові залишається на рівні, що перевищує 75% концентрації, що визначається через 11 год. Рівноважний стан досягається через 60 год. на біодоступність триметазидину. Vd становить 4,8 л/кг, що свідчить про хороший розподіл триметазидину в тканинах (ступінь зв'язування з білками плазми досить низька, близько 16% in vitro). Триметазидин виводиться переважно нирками, головним чином незміненому вигляді. Нирковий кліренс триметазидину прямо корелює з Cl креатиніну, печінковий кліренс знижується з віком пацієнта.ФармакодинамікаЧинить антигіпоксичну дію. Триметазидин запобігає зниженню внутрішньоклітинної концентрації АТФ шляхом збереження енергетичного метаболізму клітин у стані гіпоксії. Таким чином, препарат забезпечує нормальне функціонування мембранних іонних каналів, трансмембранне перенесення іонів калію та натрію та збереження клітинного гомеостазу. Триметазидин інгібує окиснення жирних кислот за рахунок селективного інгібування ферменту 3-кетоацил-КоА-тіолази мітохондріальної довголанцюгової ізоформи жирних кислот, що призводить до посилення окиснення глюкози та прискорення гліколізу з окисненням глюкози та обумовлює. Переключення енергетичного метаболізму з окиснення жирних кислот на окиснення глюкози є основою фармакологічних властивостей триметазидину. Експериментально підтверджено,що триметазидин має такі властивості: підтримує енергетичний метаболізм серця та нейросенсорних тканин під час ішемії; зменшує вираженість внутрішньоклітинного ацидозу та змін трансмембранного іонного потоку, що виникають при ішемії; знижує рівень міграції та інфільтрації полінуклеарних нейтрофілів у ішемізованих та реперфузованих тканинах серця; зменшує розмір ушкодження міокарда; не має прямого впливу на показники гемодинаміки. У пацієнтів із стенокардією: збільшує коронарний резерв, тим самим уповільнюючи настання ішемії, спричиненої фізичним навантаженням, починаючи з 15-го дня терапії; обмежує коливання АТ, спричинені фізичним навантаженням, без значних змін ЧСС; знижує частоту нападів стенокардії та потребу в прийомі нітрогліцерину короткої дії; покращує скорочувальну функцію лівого шлуночка у хворих на ішемічну дисфункцію.Показання до застосуванняЗагальні для обох доз Ішемічна хвороба серця: профілактика нападів стабільної стенокардії (у складі комбінованої терапії). Додатково для Депренорм МВ 35 мг: хоріоретинальні порушення з ішемічним компонентом; вестибулокохлеарні порушення ішемічної природи, такі як запаморочення, шум у вухах, порушення слуху.Протипоказання до застосуванняЗагальні для обох доз підвищена чутливість до будь-якого компонента препарату; вагітність; період грудного вигодовування; вік до 18 років (ефективність та безпека не встановлені). Додатково для Депренорм МВ 35 мг тяжка ниркова недостатність (Cl креатиніну менше 15 мл/хв); виражені порушення функції печінки. Додатково для Депренорм МВ 70 мг тяжка ниркова недостатність (Cl креатиніну менше 30 мл/хв); хвороба Паркінсона, симптоми паркінсонізму, тремор, синдром неспокійних ніг та інші пов'язані з ними рухові порушення. З обережністю: тяжка печінкова недостатність (клінічні дані обмежені); порушення функції нирок (Cl креатиніну понад 30 мл/хв); вік старше 75 років.Вагітність та лактаціяДані щодо застосування препарату Депренорм MB у вагітних відсутні. Дослідження на тваринах не виявили наявність прямої або непрямої репродуктивної токсичності. Дослідження репродуктивної токсичності не показали впливу триметазидину на репродуктивну функцію у щурів обох статей. Препарат протипоказаний при вагітності через відсутність клінічних даних щодо безпеки його застосування. Дані щодо виділення триметазидину або його метаболітів у грудне молоко відсутні. Ризик для новонародженої дитини не може бути виключений. Не слід застосовувати препарат Депренорм MB під час грудного вигодовування.Побічна діяЧастота побічних ефектів, зазначених при прийомі триметазидину, наведена у наступній градації: дуже часто (більше 1/10); часто (більше 1/100, менше 1/10); нечасто (більше 1/1000, менше 1/100); рідко (більше 1/10000, менше 1/1000); дуже рідко (менше 1/10000, зокрема окремі повідомлення); частоти неуточненої (частота не може бути підрахована за доступними даними). З боку травної системи: часто – біль у животі, діарея, диспепсія, нудота, блювання; неуточненої частоти (для таблеток пролонгованої дії, покритих плівковою оболонкою, 70 мг) – запор. З боку центральної нервової системи: часто — запаморочення, біль голови, астенія; неуточненої частоти - симптоми паркінсонізму (тремор, акінезія, підвищення тонусу), нестійкість у позі Ромберга і хиткість ходи, синдром неспокійних ніг, інші пов'язані з ними рухові порушення, зазвичай оборотні після припинення терапії, порушення сну (безсоння, сонливість). З боку шкірних покровів: часто - шкірний висип, свербіж, кропив'янка; неуточненої частоти (для таблеток пролонгованої дії, покритих плівковою оболонкою, 70 мг) - гострий генералізований екзантематозний пустульоз, набряк Квінке. З боку ССС: рідко – ортостатична гіпотензія, припливи крові до шкіри обличчя; рідко (для таблеток пролонгованої дії, покритих плівковою оболонкою, 70 мг) – відчуття серцебиття, екстрасистолія, тахікардія, виражене зниження артеріального тиску. Додатково для таблеток пролонгованої дії, покритих плівковою оболонкою, 70 мг. З боку кровоносної та лімфатичної системи: неуточненої частоти – агранулоцитоз, тромбоцитопенія, тромбоцитопенічна пурпура. З боку печінки та жовчовивідних шляхів: неуточненої частоти – гепатит. Загальні порушення: часто – астенія.Взаємодія з лікарськими засобамиДаних щодо взаємодії з іншими препаратами немає.Спосіб застосування та дозиВсередину під час їжі. Курс лікування – за рекомендацією лікаря. Депренорм MB 70 мг приймають по 1 табл. 1 раз на добу (вранці).ПередозуванняЄ лише обмежена інформація про передозування триметазидину. Лікування: слід проводити симптоматичну терапію.Запобіжні заходи та особливі вказівкиДепренорм® MB не призначений для усунення нападів стенокардії, початкового курсу терапії стабільної стенокардії або інфаркту міокарда, а також при підготовці до госпіталізації або в перші дні. У разі розвитку нападу стенокардії слід переглянути та адаптувати лікування (лікарську терапію або проведення реваскуляризації). Препарат може викликати або погіршувати симптоми паркінсонізму (тремор, акінезію, підвищення тонусу), тому слід проводити регулярне спостереження пацієнтів, особливо похилого віку. При появі рухових порушень, таких як симптоми паркінсонізму, синдром неспокійних ніг, тремор, нестійкість у позі Ромберга та хиткість ходи, препарат Депренорм MB слід остаточно відмінити. Такі випадки рідкісні, і симптоми зазвичай проходять після припинення терапії, у більшості пацієнтів протягом 4 місяців після відміни препарату. Якщо симптоми паркінсонізму зберігаються більше 4 місяців після відміни препарату, слід проконсультуватися у невролога. Можуть спостерігатися випадки падіння, пов'язані з нестійкістю у позі Ромберга та хиткістю ходи або артеріальною гіпотензією, особливо у пацієнтів, які приймають гіпотензивні препарати (див. «Побічні дії»). Вплив на здатність керувати транспортними засобами або виконувати роботи, що потребують підвищеної швидкості фізичних та психічних реакцій. У зв'язку з можливим розвитком запаморочення та інших побічних ефектів при застосуванні препарату Депренорм® MB слід бути обережним при керуванні транспортними засобами та заняттями іншими потенційно небезпечними видами діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови відпустки з аптекЗа рецептомВідео на цю тему
354,00 грн
176,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. діюча речовина: триметазидину дигідрохлорид 70,00 мг; допоміжні речовини: гіпромелоза (гідроксипропілметилцелюлоза) 171,00 мг; карбомер 10,97 мг; кремнію діоксид колоїдний 6,00 мг; магнію стеарат 3,00 мг; целюлоза мікрокристалічна 189,03 мг; склад плівкової оболонки: Опадрай прозорий 2,60 мг, у тому числі: гіпромелоза (гідроксипропілметил-целюлоза) 2,08 мг; макрогол-4000 (поліетиленгліколь-4000) 0,52 мг; Опадрай II рожевий 12,40 мг, у тому числі: барвник сонячний захід сонця жовтий 0,3150 мг; барвник червоний [Понсо 4R] 0,2579 мг; барвник індигокармін 0,1798 мг; полівініловий спирт 4,9600 мг; макрогол-4000 (поліетиленгліколь-4000) 2,5048 мг; тальк 1,8352 мг, титану діоксиду 2,3473 мг. Пігулки з пролонгованим вивільненням, покриті плівковою оболонкою, 70 мг. По 7, 10, 14 або 15 таблеток у контурне осередкове пакування з плівки полівінілхлоридної та фольги алюмінієвої друкованої лакованої. По 30, 60 або 90 таблеток у банку полімерну для лікарських засобів з поліетилену високої щільності/поліетилену низького тиску/поліетилентерефталату, з кришкою низького тиску, що натягується або нагвинчується з поліпропілену/поліетилену. Допустиме використання кришок, що забезпечують захист від дітей та/або контроль першого розтину. Допустимо для контролю першого розтину використовувати термозбіжну плівку з полівінілхлориду. По 2, 4 контурних коміркових упаковки по 7 таблеток або по 1, 3, 6 контурних коміркових упаковок по 10 таблеток, або по 1, 2, 4 контурних коміркових упаковки по 14 таблеток, або по 1, 2, 4 контурних коміркових упаковки по 1 таблеток, або по 1 банку полімерної разом з інструкцією по застосуванню поміщають у пачку з картону.Опис лікарської формиТаблетки круглі, двоопуклі, покриті плівковою оболонкою рожевого кольору. На поперечному розрізі майже білого кольору.Фармакотерапевтична групаАнтигіпоксантний засіб.ФармакокінетикаПри прийомі внутрішньо триметазидин швидко абсорбується зі шлунково-кишкового тракту (ЖКТ), його максимальна концентрація в плазмі крові досягається в середньому за 5 годин. Більше 24 годин концентрація триметазидину в плазмі підтримується на рівнях, що перевищують або рівних 75% від максимальної. Рівноважний стан концентрації препарату у крові досягається через 60 годин. Їда не впливає на фармакокінетичні властивості триметазидину. Об'єм розподілу становить 4,8 л/кг. Зв'язок з білками плазми низький і in vitro становить 16%. Триметазидин виводиться переважно нирками, головним чином, у незміненому вигляді. При прийомі внутрішньо в дозі 35 мг період напіввиведення у молодих здорових добровольців у середньому становить 7 годин, у пацієнтів старше 65 років – 12 годин. Загальний нирковий кліренс триметазидину прямо корелює з кліренсом креатиніну (КК), печінковий кліренс знижується з віком. Пацієнти старші 75 років У пацієнтів старше 75 років може спостерігатися збільшення експозиції триметазидину в плазмі в результаті вікового зниження функції нирок. Не було виявлено жодних особливостей щодо безпеки застосування препарату у пацієнтів старше 75 років порівняно із загальною популяцією. Пацієнти з порушенням функції нирок Експозиція триметазидину в плазмі крові була збільшена приблизно у 2,4 рази у пацієнтів з порушенням функції нирок помірного ступеня тяжкості (КК 30-60 мл/хв), та приблизно у 4 рази – у пацієнтів з порушенням функції нирок тяжкого ступеня (КК менше 30 мл/хв) у порівнянні зі здоровими добровольцями з нормальною функцією нирок. Не було виявлено жодних особливостей щодо безпеки застосування препарату у пацієнтів із порушенням функції нирок порівняно із загальною популяцією. Застосування у дітей та підлітків Фармакокінетика триметазидину у дітей та підлітків до 18 років не вивчалася.ФармакодинамікаТриметазидин в умовах ішемії та гіпоксії запобігає внутрішньоклітинному зниженню активності аденозин-трифосфатази (АТФ), зберігаючи енергетичний метаболізм та забезпечуючи гомеостаз клітин за рахунок забезпечення нормального функціонування іонних каналів клітинних мембран та трансмембранного натрій-калієвого потоку. Він інгібує бета-окислення жирних кислот, селективно блокуючи фермент 3-кетоацил-КоА-тіолазу, що посилює окиснення глюкози. Клітинам у стані ішемії для одержання енергії в процесі окислення глюкози потрібно менше кисню, ніж у процесі бета-окислення жирних кислот. Переключення енергетичного метаболізму клітин з окиснення жирних кислот на окиснення глюкози є основою фармакологічних ефектів триметазидина. В експериментальних умовах показано, що препарат: підтримує енергетичний метаболізм серця та нейросенсорних тканин в умовах ішемії; зменшує вираженість внутрішньоклітинного ацидозу та змін трансмембранного потоку іонів, що виникають при ішемії; знижує міграцію та інфільтрацію поліядерних нейтрофілів в ішемізованих та реперфузованих тканинах серця; зменшує розмір пошкоджень міокарда; не надає несприятливого на параметри гемодинамики. У пацієнтів з ішемічною хворобою серця триметазидин діє як метаболічний агент, зберігаючи у міокарді достатню внутрішньоклітинну активність високоенергетичних фосфатів. Антиішемічний ефект досягається без впливу на гемодинаміку. У пацієнтів із стенокардією триметазидин: збільшує коронарний резерв, тим самим уповільнюючи настання ішемії, спричиненої фізичним навантаженням, починаючи з 15-го дня терапії; обмежує коливання артеріального тиску, спричинені фізичним навантаженням, без значних змін частоти серцевих скорочень; знижує частоту нападів стенокардії та потребу в прийомі нітрогліцерину короткої дії; покращує скорочувальну функцію лівого шлуночка у пацієнтів із ішемічною дисфункцією.Показання до застосуванняТривала терапія ішемічної хвороби серця: профілактика нападів стабільної стенокардії у складі моно- або комбінованої терапії.Протипоказання до застосуванняПідвищена чутливість до триметазидину або будь-якої з допоміжних речовин препарату; хвороба Паркінсона, симптоми паркінсонізму, тремор, синдром «неспокійних ніг» та інші пов'язані з ними рухові порушення; ниркова недостатність середнього ступеня тяжкості та тяжкого ступеня (кліренс креатиніну (КК) менше 60 мл/хв); вагітність; період грудного вигодовування; вік до 18 років (відсутні дані щодо ефективності та безпеки застосування триметазидину в даній віковій категорії). З обережністю У пацієнтів з печінковою недостатністю тяжкого ступеня та пацієнтів старше 75 років (через можливе збільшення експозиції триметазидину).Вагітність та лактаціяЗастосування триметазидину у період вагітності протипоказане. Клінічні дані про досвід застосування триметазидину у вагітних відсутні. Дослідження на тваринах не виявили наявності тератогенної дії. Потенційний ризик застосування триметазидину під час вагітності у людини невідомий. Невідомо, чи проникає триметазидин чи його метаболіти у грудне молоко. Застосування триметазидину у період грудного вигодовування протипоказане. У разі необхідності застосування препарату Депренорм ОД – грудне вигодовування слід припинити.Побічна діяДля оцінки частоти розвитку небажаних реакцій використані такі критерії: дуже часто (≥1/10); часто (≥1/100, ≤1/10); нечасто (≥1/1000, ≤1/100); рідко (≥1/10000, ≤1/1000); дуже рідко (≤1/10000), частота невідома - виходячи з наявних даних немає можливості оцінити частоту. Порушення з боку крові та лімфатичної системи Частота невідома: агранулоцитоз, тромбоцитопенію, тромбоцитопенічна пурпура. Порушення з боку нервової системи Часто: запаморочення, біль голови; Частота невідома: симптоми паркінсонізму (тремор, акінезія, підвищений м'язовий тонус), нестійкість у позі Ромберга і хиткість ходи, синдром неспокійних ніг, інші пов'язані з ними рухові порушення, зазвичай оборотні після припинення терапії), розлади сну (безсоння, сонливість). Порушення з боку органу слуху та лабіринтні порушення Частота невідома: вертиго. Порушення з боку серця Рідко: відчуття серцебиття, екстрасистолія, тахікардія. Порушення з боку судин Рідко: зниження артеріального тиску, ортостатична гіпотензія (може супроводжуватися загальною слабкістю, запамороченням або втратою рівноваги, особливо при одночасному прийомі гіпотензивних препаратів, припливи крові до обличчя). Порушення з боку шлунково-кишкового тракту Часто: біль у животі, діарея, диспепсія, нудота, блювання; Частота невідома: запор. Порушення з боку печінки та жовчовивідних шляхів Частота невідома гепатит. Порушення з боку шкіри та підшкірних тканин Часто: шкірний висип, свербіж шкіри, кропив'янка; Частота невідома: гострий генералізований екзантематозний пустульоз, набряк Квінке. Загальні розлади та порушення у місці введення Часто: астенія.Взаємодія з лікарськими засобамиВипадки лікарської взаємодії не описані.Спосіб застосування та дозиВсередину під час їжі. Депренорм ОД приймають по 1 таблетці 70 мг 1 раз на добу (вранці). Таблетки слід приймати повністю, не розжовуючи, запиваючи водою. Тривалість терапії визначається лікарем. Ефективність терапії оцінюють після 3 місяців застосування препарату. При відсутності ефекту від терапії прийом препарату Депренорм ОД слід припинити. Максимальна добова доза триметазидину становить 70 мг. Застосування в спеціальних клінічних групах пацієнтів У пацієнтів із нирковою недостатністю У пацієнтів з нирковою недостатністю середнього ступеня тяжкості та тяжкого ступеня (КК менше 60 мл/хв) застосування препарату протипоказане, оскільки рекомендована добова доза триметазидину для таких пацієнтів становить 35 мг, у таблеток препарату Депренорм ОД відсутня ризик для забезпечення необхідного режиму дозування. У пацієнтів віком від 75 років У пацієнтів віком від 75 років може спостерігатися підвищена експозиція триметазидину через вікове зниження функції нирок. Підбір дози у пацієнтів віком від 75 років повинен проводитися з обережністю.ПередозуванняЄ обмежена інформація про передозування триметазидину. У разі передозування слід проводити симптоматичну терапію.Запобіжні заходи та особливі вказівкиТриметазидин не призначений для усунення нападів стенокардії і не показаний для початкового курсу терапії нестабільної стенокардії або інфаркту міокарда на догоспітальному етапі або в перші дні після госпіталізації пацієнта. У разі розвитку нападу стенокардії слід переглянути та адаптувати лікування (лікарську терапію або проведення процедури реваскуляризації). Триметазидин може викликати або погіршувати симптоми паркінсонізму (тремор, акінезію, підвищення м'язового тонусу), тому потрібне ретельне медичне спостереження таких пацієнтів, особливо літнього віку. У сумнівних випадках пацієнти повинні бути направлені до лікаря-невролога для відповідного обстеження. При появі рухових порушень, таких як симптоми паркінсонізму, синдром неспокійних ніг, тремор, нестійкість у позі Ромберга та хиткість ходи, прийом триметазидину слід припинити. Такі випадки рідкісні та симптоми зазвичай відбуваються після припинення терапії (у більшості пацієнтів протягом 4 місяців після відміни препарату). Якщо симптоми паркінсонізму зберігаються більше 4 місяців після припинення прийому препарату, потрібна консультація лікаря-невролога. Можуть спостерігатися випадки падіння, пов'язані з нестійкістю у позі Ромберга та хиткістю ходи або вираженим зниженням артеріального тиску, особливо у пацієнтів, які приймають гіпотензивні препарати. Ретельне лікарське спостереження потрібне при застосуванні триметазидину у пацієнтів з печінковою недостатністю тяжкого ступеня та у пацієнтів старше 75 років (у зв'язку з можливим підвищенням його експозиції через вікове зниження функції нирок). Вплив на здатність до керування автотранспортом та управління механізмами У зв'язку з можливим розвитком запаморочення та інших небажаних реакцій на фоні прийому препарату слід бути обережним при керуванні транспортними засобами та механізмами, а також заняттям іншими видами діяльності, що вимагають підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептом
461,00 грн
173,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. діюча речовина: триметазидину дигідрохлорид 70,00 мг; допоміжні речовини: гіпромелоза (гідроксипропілметилцелюлоза) 171,00 мг; карбомер 10,97 мг; кремнію діоксид колоїдний 6,00 мг; магнію стеарат 3,00 мг; целюлоза мікрокристалічна 189,03 мг; склад плівкової оболонки: Опадрай прозорий 2,60 мг, у тому числі: гіпромелоза (гідроксипропілметил-целюлоза) 2,08 мг; макрогол-4000 (поліетиленгліколь-4000) 0,52 мг; Опадрай II рожевий 12,40 мг, у тому числі: барвник сонячний захід сонця жовтий 0,3150 мг; барвник червоний [Понсо 4R] 0,2579 мг; барвник індигокармін 0,1798 мг; полівініловий спирт 4,9600 мг; макрогол-4000 (поліетиленгліколь-4000) 2,5048 мг; тальк 1,8352 мг, титану діоксиду 2,3473 мг. Пігулки з пролонгованим вивільненням, покриті плівковою оболонкою, 70 мг. По 7, 10, 14 або 15 таблеток у контурне осередкове пакування з плівки полівінілхлоридної та фольги алюмінієвої друкованої лакованої. По 30, 60 або 90 таблеток у банку полімерну для лікарських засобів з поліетилену високої щільності/поліетилену низького тиску/поліетилентерефталату, з кришкою низького тиску, що натягується або нагвинчується з поліпропілену/поліетилену. Допустиме використання кришок, що забезпечують захист від дітей та/або контроль першого розтину. Допустимо для контролю першого розтину використовувати термозбіжну плівку з полівінілхлориду. По 2, 4 контурних коміркових упаковки по 7 таблеток або по 1, 3, 6 контурних коміркових упаковок по 10 таблеток, або по 1, 2, 4 контурних коміркових упаковки по 14 таблеток, або по 1, 2, 4 контурних коміркових упаковки по 1 таблеток, або по 1 банку полімерної разом з інструкцією по застосуванню поміщають у пачку з картону.Опис лікарської формиТаблетки круглі, двоопуклі, покриті плівковою оболонкою рожевого кольору. На поперечному розрізі майже білого кольору.Фармакотерапевтична групаАнтигіпоксантний засіб.ФармакокінетикаПри прийомі внутрішньо триметазидин швидко абсорбується зі шлунково-кишкового тракту (ЖКТ), його максимальна концентрація в плазмі крові досягається в середньому за 5 годин. Більше 24 годин концентрація триметазидину в плазмі підтримується на рівнях, що перевищують або рівних 75% від максимальної. Рівноважний стан концентрації препарату у крові досягається через 60 годин. Їда не впливає на фармакокінетичні властивості триметазидину. Об'єм розподілу становить 4,8 л/кг. Зв'язок з білками плазми низький і in vitro становить 16%. Триметазидин виводиться переважно нирками, головним чином, у незміненому вигляді. При прийомі внутрішньо в дозі 35 мг період напіввиведення у молодих здорових добровольців у середньому становить 7 годин, у пацієнтів старше 65 років – 12 годин. Загальний нирковий кліренс триметазидину прямо корелює з кліренсом креатиніну (КК), печінковий кліренс знижується з віком. Пацієнти старші 75 років У пацієнтів старше 75 років може спостерігатися збільшення експозиції триметазидину в плазмі в результаті вікового зниження функції нирок. Не було виявлено жодних особливостей щодо безпеки застосування препарату у пацієнтів старше 75 років порівняно із загальною популяцією. Пацієнти з порушенням функції нирок Експозиція триметазидину в плазмі крові була збільшена приблизно у 2,4 рази у пацієнтів з порушенням функції нирок помірного ступеня тяжкості (КК 30-60 мл/хв), та приблизно у 4 рази – у пацієнтів з порушенням функції нирок тяжкого ступеня (КК менше 30 мл/хв) у порівнянні зі здоровими добровольцями з нормальною функцією нирок. Не було виявлено жодних особливостей щодо безпеки застосування препарату у пацієнтів із порушенням функції нирок порівняно із загальною популяцією. Застосування у дітей та підлітків Фармакокінетика триметазидину у дітей та підлітків до 18 років не вивчалася.ФармакодинамікаТриметазидин в умовах ішемії та гіпоксії запобігає внутрішньоклітинному зниженню активності аденозин-трифосфатази (АТФ), зберігаючи енергетичний метаболізм та забезпечуючи гомеостаз клітин за рахунок забезпечення нормального функціонування іонних каналів клітинних мембран та трансмембранного натрій-калієвого потоку. Він інгібує бета-окислення жирних кислот, селективно блокуючи фермент 3-кетоацил-КоА-тіолазу, що посилює окиснення глюкози. Клітинам у стані ішемії для одержання енергії в процесі окислення глюкози потрібно менше кисню, ніж у процесі бета-окислення жирних кислот. Переключення енергетичного метаболізму клітин з окиснення жирних кислот на окиснення глюкози є основою фармакологічних ефектів триметазидина. В експериментальних умовах показано, що препарат: підтримує енергетичний метаболізм серця та нейросенсорних тканин в умовах ішемії; зменшує вираженість внутрішньоклітинного ацидозу та змін трансмембранного потоку іонів, що виникають при ішемії; знижує міграцію та інфільтрацію поліядерних нейтрофілів в ішемізованих та реперфузованих тканинах серця; зменшує розмір пошкоджень міокарда; не надає несприятливого на параметри гемодинамики. У пацієнтів з ішемічною хворобою серця триметазидин діє як метаболічний агент, зберігаючи у міокарді достатню внутрішньоклітинну активність високоенергетичних фосфатів. Антиішемічний ефект досягається без впливу на гемодинаміку. У пацієнтів із стенокардією триметазидин: збільшує коронарний резерв, тим самим уповільнюючи настання ішемії, спричиненої фізичним навантаженням, починаючи з 15-го дня терапії; обмежує коливання артеріального тиску, спричинені фізичним навантаженням, без значних змін частоти серцевих скорочень; знижує частоту нападів стенокардії та потребу в прийомі нітрогліцерину короткої дії; покращує скорочувальну функцію лівого шлуночка у пацієнтів із ішемічною дисфункцією.Показання до застосуванняТривала терапія ішемічної хвороби серця: профілактика нападів стабільної стенокардії у складі моно- або комбінованої терапії.Протипоказання до застосуванняПідвищена чутливість до триметазидину або будь-якої з допоміжних речовин препарату; хвороба Паркінсона, симптоми паркінсонізму, тремор, синдром «неспокійних ніг» та інші пов'язані з ними рухові порушення; ниркова недостатність середнього ступеня тяжкості та тяжкого ступеня (кліренс креатиніну (КК) менше 60 мл/хв); вагітність; період грудного вигодовування; вік до 18 років (відсутні дані щодо ефективності та безпеки застосування триметазидину в даній віковій категорії). З обережністю У пацієнтів з печінковою недостатністю тяжкого ступеня та пацієнтів старше 75 років (через можливе збільшення експозиції триметазидину).Вагітність та лактаціяЗастосування триметазидину у період вагітності протипоказане. Клінічні дані про досвід застосування триметазидину у вагітних відсутні. Дослідження на тваринах не виявили наявності тератогенної дії. Потенційний ризик застосування триметазидину під час вагітності у людини невідомий. Невідомо, чи проникає триметазидин чи його метаболіти у грудне молоко. Застосування триметазидину у період грудного вигодовування протипоказане. У разі необхідності застосування препарату Депренорм ОД – грудне вигодовування слід припинити.Побічна діяДля оцінки частоти розвитку небажаних реакцій використані такі критерії: дуже часто (≥1/10); часто (≥1/100, ≤1/10); нечасто (≥1/1000, ≤1/100); рідко (≥1/10000, ≤1/1000); дуже рідко (≤1/10000), частота невідома - виходячи з наявних даних немає можливості оцінити частоту. Порушення з боку крові та лімфатичної системи Частота невідома: агранулоцитоз, тромбоцитопенію, тромбоцитопенічна пурпура. Порушення з боку нервової системи Часто: запаморочення, біль голови; Частота невідома: симптоми паркінсонізму (тремор, акінезія, підвищений м'язовий тонус), нестійкість у позі Ромберга і хиткість ходи, синдром неспокійних ніг, інші пов'язані з ними рухові порушення, зазвичай оборотні після припинення терапії), розлади сну (безсоння, сонливість). Порушення з боку органу слуху та лабіринтні порушення Частота невідома: вертиго. Порушення з боку серця Рідко: відчуття серцебиття, екстрасистолія, тахікардія. Порушення з боку судин Рідко: зниження артеріального тиску, ортостатична гіпотензія (може супроводжуватися загальною слабкістю, запамороченням або втратою рівноваги, особливо при одночасному прийомі гіпотензивних препаратів, припливи крові до обличчя). Порушення з боку шлунково-кишкового тракту Часто: біль у животі, діарея, диспепсія, нудота, блювання; Частота невідома: запор. Порушення з боку печінки та жовчовивідних шляхів Частота невідома гепатит. Порушення з боку шкіри та підшкірних тканин Часто: шкірний висип, свербіж шкіри, кропив'янка; Частота невідома: гострий генералізований екзантематозний пустульоз, набряк Квінке. Загальні розлади та порушення у місці введення Часто: астенія.Взаємодія з лікарськими засобамиВипадки лікарської взаємодії не описані.Спосіб застосування та дозиВсередину під час їжі. Депренорм ОД приймають по 1 таблетці 70 мг 1 раз на добу (вранці). Таблетки слід приймати повністю, не розжовуючи, запиваючи водою. Тривалість терапії визначається лікарем. Ефективність терапії оцінюють після 3 місяців застосування препарату. При відсутності ефекту від терапії прийом препарату Депренорм ОД слід припинити. Максимальна добова доза триметазидину становить 70 мг. Застосування в спеціальних клінічних групах пацієнтів У пацієнтів із нирковою недостатністю У пацієнтів з нирковою недостатністю середнього ступеня тяжкості та тяжкого ступеня (КК менше 60 мл/хв) застосування препарату протипоказане, оскільки рекомендована добова доза триметазидину для таких пацієнтів становить 35 мг, у таблеток препарату Депренорм ОД відсутня ризик для забезпечення необхідного режиму дозування. У пацієнтів віком від 75 років У пацієнтів віком від 75 років може спостерігатися підвищена експозиція триметазидину через вікове зниження функції нирок. Підбір дози у пацієнтів віком від 75 років повинен проводитися з обережністю.ПередозуванняЄ обмежена інформація про передозування триметазидину. У разі передозування слід проводити симптоматичну терапію.Запобіжні заходи та особливі вказівкиТриметазидин не призначений для усунення нападів стенокардії і не показаний для початкового курсу терапії нестабільної стенокардії або інфаркту міокарда на догоспітальному етапі або в перші дні після госпіталізації пацієнта. У разі розвитку нападу стенокардії слід переглянути та адаптувати лікування (лікарську терапію або проведення процедури реваскуляризації). Триметазидин може викликати або погіршувати симптоми паркінсонізму (тремор, акінезію, підвищення м'язового тонусу), тому потрібне ретельне медичне спостереження таких пацієнтів, особливо літнього віку. У сумнівних випадках пацієнти повинні бути направлені до лікаря-невролога для відповідного обстеження. При появі рухових порушень, таких як симптоми паркінсонізму, синдром неспокійних ніг, тремор, нестійкість у позі Ромберга та хиткість ходи, прийом триметазидину слід припинити. Такі випадки рідкісні та симптоми зазвичай відбуваються після припинення терапії (у більшості пацієнтів протягом 4 місяців після відміни препарату). Якщо симптоми паркінсонізму зберігаються більше 4 місяців після припинення прийому препарату, потрібна консультація лікаря-невролога. Можуть спостерігатися випадки падіння, пов'язані з нестійкістю у позі Ромберга та хиткістю ходи або вираженим зниженням артеріального тиску, особливо у пацієнтів, які приймають гіпотензивні препарати. Ретельне лікарське спостереження потрібне при застосуванні триметазидину у пацієнтів з печінковою недостатністю тяжкого ступеня та у пацієнтів старше 75 років (у зв'язку з можливим підвищенням його експозиції через вікове зниження функції нирок). Вплив на здатність до керування автотранспортом та управління механізмами У зв'язку з можливим розвитком запаморочення та інших небажаних реакцій на фоні прийому препарату слід бути обережним при керуванні транспортними засобами та механізмами, а також заняттям іншими видами діяльності, що вимагають підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептом
Виробник: Едас Завод-виробник: Едас(Росія). . .
Виробник: Едас Завод-виробник: Едас(Росія). . .
Виробник: Едас Завод-виробник: Едас(Росія). . .
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
703,00 грн
663,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. діючі речовини: івабрадину гідрохлорид 5,39 мг (відповідає 5 мг івабрадину основи) та метопрололу тартрат 25 мг; допоміжні речовини: мікрокристалічна целюлоза 71,37 мг, крохмаль прежелатинізований (кукурудзяний) 48 мг, мальтодекстрин 8 мг, магнію стеарат 1,6 мг, кремнію діоксид колоїдний безводний 0,64 мг; оболонка: гліцерол 0,241920 мг, гіпромелоза 4,021248 мг, макрогол 6000 0,256768 мг, магнію стеарат 0,241920 мг, титану діоксид 0,774144 мг. Пігулки, покриті плівковою оболонкою. По 14 таблеток у контурну коміркову упаковку (блістер) із ПВХ/ПВДХ/алюмінієва фольга. По 1, 2, 4 та 6 блістерів з інструкцією з медичного застосування в пачку картонну.Опис лікарської формиКруглі, двоопуклі таблетки, вкриті плівковою оболонкою, білого кольору, з гравіюваннями на одній стороні – на другій – цифра 1.Фармакотерапевтична групаБета-адреноблокатори, інші комбінації.ФармакокінетикаШвидкість та ступінь абсорбції івабрадину та метопрололу при прийомі внутрішньо у складі препарату Імплікор® суттєво не відрізняються від відповідних значень швидкості та ступеня абсорбції у випадках, коли обидва препарати застосовуються окремо. Івабрадін У фізіологічних умовах івабрадин швидко вивільняється з таблетки та добре розчиняється у воді (розчинність понад 10 мг/мл). Івабрадин є S-енантіомером, з відсутністю біоконверсії за даними досліджень in vivo. Основним активним метаболітом препарату є N-десметилована похідна івабрадину. Всмоктування та біодоступність Після прийому внутрішньо івабрадин швидко та практично повністю всмоктується у шлунково-кишковому тракті. Максимальна концентрація в плазмі крові (Сmax) досягається приблизно через 1 годину після прийому внутрішньо натще. Абсолютна біодоступність таблеток, покритих плівковою оболонкою, становить приблизно 40%, що з ефектом «першого проходження» через кишечник і печінку. Прийом їжі збільшує час абсорбції приблизно на 1:00 і збільшує експозицію з 20% до 30%. Для зменшення варіабельності експозиції препарат рекомендується приймати одночасно з їдою. Розподіл Зв'язок із білками плазми становить приблизно 70%. Об'єм розподілу у пацієнтів у рівноважному стані – близько 100 л. Сmax при тривалому прийомі дози 5 мг 2 рази на добу становить 22 нг/мл (коефіцієнт варіації, CV = 29%). Середня рівноважна концентрація у плазмі становить 10 нг/мл (CV=38%). Метаболізм Івабрадин значною мірою метаболізується в печінці та кишечнику шляхом окислення за участю лише ізоферменту цитохрому P450 3A4 (CYP3A4). Основним активним метаболітом є N-десметилированное похідне івабрадину (S 18982), частка якого становить 40% від введеної дози івабрадину. Метаболізм цього активного метаболіту івабрадину також відбувається за участю ізоферменту CYP3A4. Івабрадин має незначну спорідненість до ізоферменту CYP3A4, не індукує та не інгібує його і, внаслідок цього, не впливає на метаболізм або концентрацію субстратів ізоферменту CYP3A4 у плазмі крові. Навпаки, застосування потужних інгібіторів або індукторів ізоферменту CYP3A4 може супроводжуватися значною зміною концентрації івабрадину в плазмі крові. Виведення Період напіввиведення (T1/2) івабрадину з плазми становить у середньому 2 години (70-75% площі під кривою «концентрація-час», AUC), а ефективний T1/2 – 11 годин. Загальний кліренс становить приблизно 400 мл/хв, нирковий кліренс – 70 мл/хв. Виведення метаболітів відбувається з однаковою швидкістю через нирки та кишечник. Близько 4% прийнятої дози виводиться нирками у незмінному вигляді. Лінійність/нелінійність фармакокінетики Фармакокінетика івабрадину лінійна у діапазоні доз від 0,5 до 24 мг. Особливі групи пацієнтів Пацієнти похилого віку Фармакокінетичні показники (AUC і Сmax) істотно не різняться у групах пацієнтів 65 років і старше, 75 років і старше, та у загальній популяції пацієнтів. Порушення функції нирок Вплив зниження функції нирок (кліренс креатиніну, КК, від 15 до 60 мл/хв) на кінетику івабрадину мінімальний, оскільки лише близько 20% івабрадину та його активного метаболіту S 18982 виводиться нирками. Порушення функції печінки У пацієнтів з печінковою недостатністю легкого ступеня тяжкості (до 7 балів за шкалою Чайлд-П'ю) AUC вільного івабрадину та його активного метаболіту на 20% більше, ніж у пацієнтів із нормальною функцією печінки. Дані про застосування івабрадину у пацієнтів з помірною (7-9 балів за шкалою Чайлд-П'ю) печінковою недостатністю обмежені та не дозволяють зробити висновок про особливості фармакокінетики препарату у цієї групи пацієнтів. Дані щодо застосування івабрадину у пацієнтів з тяжкою (10 балів і більше за шкалою Чайлд-П'ю) печінковою недостатністю на даний момент відсутні. Взаємозв'язок між фармакокінетичними та фармакодинамічними властивостями Аналіз взаємозв'язку між фармакокінетичними та фармакодинамічними властивостями дозволив встановити, що зниження ЧСС знаходиться у прямій пропорційній залежності від збільшення концентрації івабрадину та його активного метаболіту S 18982 у плазмі крові при прийомі у дозах до 15-20 мг 2 рази на день. При більш високих дозах препарату уповільнення серцевого ритму немає пропорційної залежності від концентрації івабрадину в плазмі крові і характеризується тенденцією до досягнення «плато». Високі концентрації івабрадину, яких можна досягти при комбінації препарату з потужними інгібіторами ізоферменту CYP3A4, можуть призводити до вираженого зниження частоти серцевих скорочень. При сумісному застосуванні з помірними інгібіторами ізоферменту CYP3A4 цей ризик нижчий. Метопролол Всмоктування та розподіл Після прийому внутрішньо метопролол повністю всмоктується із шлунково-кишкового тракту. Сmax у плазмі досягається через 1,5-2 години після прийому. Через ефект "першого проходження" через печінку біодоступність становить приблизно 50% при одноразовому прийомі внутрішньо. Одночасний прийом їжі підвищує біодоступність приблизно на 30-40%. Зв'язок із білками плазми крові – незначний (5-10%). Метаболізм Метопролол метаболізується у печінці шляхом окислення. Три відомих основних метаболіту метопрололу не мають значної бета-блокуючої активності. У метаболізмі основна, але не єдина участь бере ізофермент CYP2D6. Внаслідок поліморфізму гена ізоферменту CYP2D6 швидкість метаболізму метопрололу у пацієнтів виявляє міжіндивідуальну варіабельність. У пацієнтів з низькою швидкістю метаболізму (7-8%) виявляють вищу концентрацію метопрололу в плазмі крові та повільніше його виведення порівняно з пацієнтами з високою швидкістю метаболізму. Виведення Концентрація після прийому внутрішньо у плазмі крові постійна та відтворена індивідуально у пацієнтів, проте більше 95 % метопрололу та його метаболітів виводиться через нирки, у незмінному вигляді – близько 5 %, в окремих випадках – до 30 %. Період напіввиведення (T1/2) становить близько 3,5 годин (від 1 до 9 годин). Плазмовий кліренс становить приблизно 1л/хв. Особливі групи пацієнтів Пацієнти похилого віку Фармакокінетичні показники (AUC та Сmax) суттєво не відрізняються у пацієнтів похилого віку (65 років і старше) та молодшого віку. Порушення функції печінки Підвищується біодоступність метопрололу та знижується швидкість його виведення. Застосування при вагітності та в період грудного вигодовування Метопролол проникає крізь плацентарний бар'єр. Середнє співвідношення концентрації метопрололу в пуповині та крові матері становить 1. Метопролол проникає у грудне молоко. Концентрація метопрололу у грудному молоці може у 3,7 разів перевищувати його концентрацію у крові матері.ФармакодинамікаМеханізм дії Івабрадін Івабрадин – препарат, що уповільнює ритм серця, механізм дії якого полягає у селективному та специфічному інгібуванні If каналів синусового вузла, що контролюють спонтанну діастолічну деполяризацію в синусовому вузлі та регулюють частоту серцевих скорочень (ЧСС). Івабрадин надає селективний вплив на синусовий вузол, не впливаючи на час проведення імпульсів по внутрішньопередсердних, передсердно-шлуночкових і внутрішньошлуночкових шляхах, а також на скорочувальну здатність міокарда і реполяризацію шлуночків. Івабрадин також може взаємодіяти з Ih каналами сітківки ока, подібними до If каналів серця. Вони беруть участь у виникненні тимчасової зміни системи зорового сприйняття за рахунок зміни реакції сітківки на яскраві світлові стимули. За провокаційних обставин (наприклад,швидка зміна яскравості в області зорового поля) часткове інгібування Ih каналів івабрадином викликає феномен зміни світлосприйняття (фосфен). Для фосфенів характерне минуще посилення яскравості в обмеженій області зорового поля. Метопролол Метопролол - кардіоселективний блокатор, що блокує β1-адренорецептори (розташовані переважно у серці) у дозах значно менших, ніж дози, потрібні для блокування β2-адренорецепторів (локалізовані, головним чином, у периферичних судинах та бронхах). Метопролол не має мембраностабілізуючої та внутрішньої симпатоміметичної активності (ВСА). Фармакодинамічні властивості Івабрадін Основною фармакологічною особливістю івабрадину є здатність дозозалежного зниження частоти серцевих скорочень (ЧСС). Аналіз залежності величини зниження ЧСС від дози препарату проводився при поступовому збільшенні дози івабрадину до 20 мг двічі на добу та виявив тенденцію до досягнення ефекту плато, що знижує ризик розвитку вираженої брадикардії (ЧСС менше 40 уд/хв.). При призначенні препарату в дозах, що рекомендуються, ступінь зниження ЧСС становить приблизно 10 уд/хв у спокої і при фізичному навантаженні. В результаті знижується робота серця та зменшується потреба міокарда в кисні. Івабрадин не впливає на внутрішньосерцеву провідність, скорочувальну здатність міокарда (не чинить негативний інотропний ефект) та процес реполяризації шлуночків серця. У клінічних електрофізіологічних дослідженнях івабрадин не впливав на час проведення імпульсів по передсердно-шлуночкових або внутрішньошлуночкових провідних шляхах, а також на скориговані інтервали QT. У пацієнтів з дисфункцією лівого шлуночка (фракція викиду лівого шлуночка (ФВЛШ) 30-45%) було показано, що івабрадин не впливав на ФВЛШ. Метопролол Метопролол зменшує або блокує дію катехоламінів на серці, що призводить до зниження ЧСС, скоротливості міокарда та серцевого викиду. Він має антигіпертензивну дію як у положенні стоячи, так і лежачи, а також перешкоджає підйому АТ при фізичному навантаженні. Клінічна ефективність та безпека Івабрадін Антиангінальна та антиішемічна ефективність івабрадину була вивчена в ході 5 досліджень (три з яких проводилися порівняно з плацебо та по одному – порівняно з атенололом та амлодипіном) у пацієнтів зі стабільною хронічною стенокардією. Встановлено, що івабрадин у дозі 5 мг 2 рази на добу покращував показники проб навантаження вже через 3-4 тижні терапії. Ефективність була підтверджена для дози 7,5 мг 2 рази на добу. Зокрема, додатковий ефект при збільшенні дози з 5 до 7,5 мг 2 рази на добу було встановлено у порівняльному дослідженні з атенололом. Час виконання фізичного навантаження збільшився приблизно на 1 хвилину через 1 місяць застосування івабрадину в дозі 5 мг 2 рази на добу, при цьому після додаткового 3-х місячного курсу прийому івабрадину в дозі 7,5 мг 2 рази на добу відмічено подальший приріст цього показника. на 25 секунд. Антиангінальна та антиішемічна активність івабрадину підтверджувалася і для пацієнтів віком 65 років та старших. Ефективність івабрадину при застосуванні в дозах 5 мг та 7,5 мг 2 рази на добу відзначалася щодо всіх показників навантажувальних проб (загальна тривалість фізичного навантаження, час до лімітуючого нападу стенокардії, час до початку розвитку нападу стенокардії та час до розвитку депресії сегмента ST на 1 мм), а також супроводжувалася зменшенням частоти розвитку нападів стенокардії приблизно на 70%. Застосування івабрадину 2 рази на добу забезпечувало постійну терапевтичну ефективність протягом 24 годин.Застосування івабрадину 2 рази на добу забезпечувало постійну терапевтичну ефективність протягом 24 годин.Застосування івабрадину 2 рази на добу забезпечувало постійну терапевтичну ефективність протягом 24 годин. Прийом івабрадину пацієнтами, які приймають атенолол у дозі 50 мг 1 раз на добу, показав додаткову ефективність щодо всіх показників навантажувальних проб на спаді його фармакологічної активності (через 12 годин після прийому внутрішньо). Івабрадин на спаді фармакологічної активності (через 12 годин після прийому внутрішньо) не мав додаткового ефекту при додаванні до амлодипіну в дозі 10 мг на добу, тоді як на максимумі активності івабрадин (через 3 - 4 години після прийому внутрішньо) його додаткова ефективність була доведено. Івабрадин на спаді фармакологічної активності (через 12 годин після прийому внутрішньо) протягом 6-тижневого лікування продемонстрував статистично значущу додаткову ефективність у досягненні відповіді на лікування (визначуваного як зниження нападів стенокардії, щонайменше до 3 на тиждень та/або збільшення часу до розвитку депресії сегмента ST на 1 мм принаймні на 60 с під час навантажувальної проби на біговій доріжці) при додаванні до амлодипіну в дозі 5 мг один раз на добу або до ніфедипіну в дозі 30 мг один раз на добу Не було показано покращення показників ефективності івабрадину , що оцінюється по досягненню вторинних кінцевих точок при виконанні навантажувальних проб, на спаді терапевтичної активності, в той же час ефективність була показана на максимумі активності (3-4 години після прийому івабрадину внутрішньо). У дослідженнях клінічної ефективності препарату ефекти івабрадину повністю зберігалися протягом 3-х та 4-х місячних періодів лікування. Під час лікування ознак розвитку толерантності (зниження ефективності) були відсутні, а після припинення лікування синдрому «скасування» не відзначалося. Антиангінальні та антиішемічні ефекти івабрадину були пов'язані з дозозалежним зниженням ЧСС, а також із значним зменшенням робочого твору (ЧСС × систолічний артеріальний тиск), як у спокої, так і при фізичному навантаженні. Вплив на показники артеріального тиску (АТ) та загальний периферичний судинний опір (ОПСС) був незначним та клінічно незначущим. Стійке ушкодження ЧСС було відзначено у пацієнтів, які приймають івабрадин як мінімум протягом 1 року. Впливу на вуглеводний обмін та ліпідний профіль при цьому не спостерігалося. У пацієнтів з цукровим діабетом показники ефективності та безпеки івабрадину були подібними до таких у загальній популяції пацієнтів. У дослідженні у пацієнтів з ІХС без клінічних проявів серцевої недостатності (ФВЛШ більше 40%) на фоні підтримуючої терапії, терапія івабрадином у дозах вище за рекомендовані (початкова доза 7,5 мг двічі на день (5 мг двічі на день, при віці старше) 75 років), яка потім титрувалася до 10 мг двічі на день), не мала істотного впливу на первинну комбіновану кінцеву точку (смерть внаслідок серцево-судинної причини або розвиток нефатального інфаркту міокарда). Частота розвитку брадикардії у групі пацієнтів, які отримували івабрадин, становила 17,9%, у групі плацебо – 2,1%. 7,1% пацієнтів у ході дослідження приймали верапаміл, дилтіазем або потужні інгібітори ізоферменту CYP3A4. У пацієнтів із стенокардією класу II або вище за класифікацією Канадського Кардіологічного товариства було виявлено невелике статистично значуще збільшення числа випадків первинної комбінованої кінцевої точки при застосуванні івабрадину, чого не спостерігалося у підгрупі всіх пацієнтів зі стенокардією (клас I та вище). У цьому дослідженні була використана більш висока, порівняно зі схваленою, доза, що не пояснює отриманих результатів. У дослідженні за участю пацієнтів зі стабільною стенокардією та дисфункцією лівого шлуночка (ФВЛШ менше 40 %), 86,9 % яких отримували бета-адреноблокатори, не виявлено відмінностей між групами пацієнтів, які приймали івабрадин на тлі стандартної терапії, та плацебо за сумарною частотою летальних. результатів від серцево-судинних захворювань, госпіталізації щодо гострого інфаркту міокарда, госпіталізації щодо виникнення нових випадків серцевої недостатності або посилення симптомів перебігу хронічної серцевої недостатності (ХСН). У пацієнтів з симптоматичною стенокардією не було виявлено значних відмінностей щодо частоти виникнення смерті внаслідок серцево-судинної причини або госпіталізації внаслідок розвитку нефатального інфаркту міокарда або серцевої недостатності (частота виникнення – 12,0% у групі івабрадину та 15,5% у групі плацебо, відповідно). Метопролол У пацієнтів з ішемічною хворобою серця метопролол знижує частоту та тяжкість епізодів ішемії та підвищує толерантність до фізичних навантажень. Зазначені позитивні ефекти метопрололу, можливо, обумовлені зниженням потреби міокарда в кисні внаслідок зниження ЧСС та скоротливості міокарда. Застосування у дітей та підлітків Застосування препарату Імплікор® у дітей та підлітків віком до 18 років недостатньо вивчене.Показання до застосуванняСимптоматичне лікування стабільної стенокардії у дорослих пацієнтів із нормальним синусовим ритмом, стан яких адекватно контролювався застосуванням комбінації монопрепаратів івабрадину та метопрололу у тих самих дозах.Протипоказання до застосуванняПідвищена чутливість до івабрадину, метопрололу (та інших препаратів групи бета-адреноблокаторів через можливу перехресну чутливість), а також до допоміжних речовин, що входять до складу препарату; Виражена чи симптоматична брадикардія; Кардіогенний шок; Гострий інфаркт міокарда або підозра на гострий інфаркт міокарда, ускладнений вираженою брадикардією, атріовентрикулярною блокадою І ступеня, артеріальною гіпотензією (систолічний артеріальний тиск (АТ) менше 100 мм рт.ст.) та/або тяжкою серцевою недостатністю; Синдром слабкості синусового вузла (включаючи синоатріальну блокаду); Атріовентрикулярна блокада II та III ступеня; Тяжка артеріальна гіпотензія (АТ менше 90/50 мм рт.ст.) або симптоматична артеріальна гіпотензія; Нестабільна чи гостра серцева недостатність; пацієнтів, які періодично отримують короткочасне лікування бета-адреноміметиками; Пацієнти, залежні від кардіостимулятора (у яких серцевий ритм забезпечується лише незмінною кардіостимуляцією); Нестабільна стенокардія; Тяжке захворювання периферичних судин; Нелікована феохромоцитома; Тяжка печінкова недостатність; Метаболічний ацидоз; Одночасне застосування з потужними інгібіторами ізоферментів CYP3А4, такими як протигрибкові засоби групи азолів (кетоконазол, ітраконазол), антибіотики групи макролідів (кларитроміцин, еритроміцин для внутрішнього прийому, джозаміцин, телітроміцин), інгібіон; Одночасне застосування з верапамілом або дилтіаземом, оскільки вони відносяться до помірних інгібіторів ізоферменту CYP3А4 і мають здатність знижувати ЧСС; Вагітність, грудне вигодовування та застосування жінками із збереженим дітородним потенціалом, які не використовують надійні методи контрацепції; Вік до 18 років (ефективність та безпека застосування у цій віковій групі не вивчалася). З обережністю У пацієнтів з: помірною печінковою недостатністю (менше 9 балів за шкалою Чайлд-П'ю); артеріальною гіпотензією легкого та середнього ступеня тяжкості; вродженим подовженням інтервалу QT або одночасно приймають лікарські засоби, що подовжують інтервал QT; стенокардією Принцметалу; бронхіальною астмою або хронічною обструктивною хворобою легень; атріовентрикулярною блокадою 1 ступеня; з порушеннями ритму серця; інсульт; тяжким порушенням функції нирок (кліренс креатиніну менше 15 мл/хв); артеріальною гіпертензією; хронічною серцевою недостатністю; обструктивною хворобою легень; цукровим діабетом, особливо при одночасному застосуванні інсуліну або пероральних цукрознижувальних препаратів; псоріазом; тиреотоксикоз; пігментною дегенерацією сітківки;тяжкими реакціями гіперчутливості в анамнезі та отримували десенсибілізуючу терапію літнього віку (старше 65 років). При: ХСН та порушеннях внутрішньошлуночкової провідності (блокада лівої або правої ніжки пучка Гіса) та шлуночкової диссинхронії; ХСН IV функціонального класу за класифікацією NYHA (Нью-Йоркська кардіологічна асоціація); одночасному застосуванні аміодарону або потужних антиаритмічних препаратів І класу; загальному наркозі.Вагітність та лактаціяВагітність Лікарський препарат Імплікор протипоказаний при вагітності, враховуючи наявні дані для його компонентів. Наразі є недостатня кількість даних про застосування івабрадину під час вагітності. У дослідженнях на тваринах була продемонстрована репродуктивна токсичність, виявлено ембріотоксичну та тератогенну дію івабрадину. Потенційний ризик у людини не встановлений, тому застосування івабрадину під час вагітності протипоказане. Дані про застосування метопрололу під час вагітності обмежені (відомо про менш ніж 300 випадків вагітностей, що завершилися). Результати досліджень на тваринах не демонструють прямої чи непрямої репродуктивної токсичності метопрололу. Метопролол можна призначати вагітним лише у разі крайньої необхідності. Бета-адреноблокатори знижують кровообіг через плаценту, що може підвищувати ризик передчасних пологів, викидня і внутрішньоутробної загибелі плода. Можлива також поява низки небажаних ефектів у плода та новонародженого, включаючи гіпоглікемію, брадикардію, зниження артеріального тиску та порушення дихання. Ризик серцево-легеневих ускладнень вищий у постнатальному періоді. Застосування препарату під час вагітності має супроводжуватись постійним контролем за станом плода, а також протягом декількох днів після пологів. Період грудного вигодовування Застосування лікарського препарату Імплікор у період грудного вигодовування протипоказане. У дослідженнях на тваринах виявлено, що івабрадин виділяється з грудним молоком. У разі необхідності застосування івабрадину, грудне вигодовування має бути припинено та повинен бути обраний інший спосіб вигодовування дитини. Метопролол накопичується в грудному молоці в кількості, що в 3 рази перевищує концентрацію в плазмі крові матері. Фертильність Клінічні дані про вплив препарату Імплікор на здатність до дітородіння не отримані. У доклінічних дослідженнях не встановлено впливу івабрадину та метопрололу на фертильність тварин. Жінки із збереженим репродуктивним потенціалом Жінки із збереженим репродуктивним потенціалом мають використовувати надійні методи контрацепції під час прийому препарату.Побічна діяПрофіль безпеки лікарського препарату Імплікор® заснований на відомих профілях безпеки кожної з діючих речовин окремо. З небажаних лікарських реакцій (НЛР) на фоні застосування івабрадину найчастіше відзначалися: зміни світлосприйняття (фосфени) та брадикардія. Ці НЛР мали дозозалежний характер і були пов'язані з механізмом дії препарату. Найбільш частими НЛР під час лікування метопрололом були: брадикардія, кошмарні сновидіння, головний біль, сонливість, безсоння, запаморочення, серцебиття, ортостатична гіпотензія, похолодання кінцівок, хвороба Рейно, задишка при фізичному навантаженні, нудота, запор, діарея , підвищена стомлюваність, порушення лібідо У таблиці представлена інформація про НЛР, які були зазначені при застосуванні івабрадину та метопрололу окремо, та класифікованих згідно MedDRA. Для позначення частоти використано таку класифікацію: дуже часто (≥1/10); часто (від ≥1/100 до <1/10), нечасто (від ≥1/1000 до <1/100); рідко (від ≥1/10 000 до <1/1000); дуже рідко (<1/10000); частота не уточнена (не може бути встановлена за наявними даними). Небажана реакція (за термінологією MedDRA) Частота Івабрадін Метопролол З боку крові та лімфатичної системи еозинофілія не часто - тромбоцитопенія - рідко лейкопенія - дуже рідко З боку імунної системи загострення псоріазу - не часто З боку обміну речовин та харчування гіперурикемія не часто - гіпоглікемія - не часто Порушення психіки депресія - не часто нічні кошмари, патологічні сновидіння - часто підвищена збудливість - рідко тривога - рідко сплутаність свідомості - не часто галюцинації - не часто деперсоналізація - дуже рідко З боку нервової системи головний біль часто часто амнезія - дуже рідко уповільнення швидкості психічних та рухових реакцій, розуміння - не часто сонливість - часто безсоння - часто запаморочення часто часто епізоди втрати свідомості не часто* рідко парестезія - не часто ступор - не часто З боку органу зору зміни світлосприйняття (фосфени) дуже часто - нечіткість зору часто - порушення зору не часто* рідко ксерофтальмія - дуже рідко синдром "сухого ока" - не часто роздратування кон'юнктиви - не часто зниження продукції сльози - рідко диплопія не часто - кон'юнктивіт - рідко З боку органу слуху та лабіринтні порушення системне запаморочення (вертиго) не часто - шум у вухах - рідко порушення слуху, зниження слуху - дуже рідко глухота - дуже рідко З боку серця брадикардія часто часто AV блокада І ступеня (на ЕКГ подовження інтервалу PQ) часто - AV блокада I ступеня - не часто шлуночкові екстрасистоли часто - відчуття серцебиття не часто часто суправентрикулярні екстрасистоли не часто - фібриляція передсердь часто - AV блокада II ступеня дуже рідко - AV блокада ІІІ ступеня дуже рідко - СССУ дуже рідко - серцева недостатність - не часто кардіогенний шок - не часто почастішання та обтяження нападів у пацієнтів зі стенокардією - дуже рідко порушення ритму серця - рідко порушення провідності міокарда - рідко біль у грудній клітці - не часто Порушення з боку судин неконтрольований АТ часто - артеріальна гіпотензія (можливо, зумовлена брадикардією) не часто* - ортостатична гіпотензія (з непритомністю) - часто відчуття похолодання кінцівок - часто хвороба Рейно - часто суха гангрена (у пацієнтів із тяжкими порушеннями судин кінцівок до початку лікування) - дуже рідко переміжна кульгавість - не часто зниження АТ - не часто З боку дихальної системи, органів грудної клітки та середостіння. задишка не часто - бронхоспазм (в т.ч. у пацієнтів, які не мають вказівок на бронхообструктивний синдром в анамнезі) - не часто риніт - рідко задишка при фізичному навантаженні - часто З боку шлунково-кишкового тракту нудота не часто часто запор не часто часто діарея не часто часто болі в животі не часто* часто блювота - часто сухість слизової оболонки порожнини рота - рідко дисгевзія - рідко ретроперитонеальний фіброз - дуже рідко З боку печінки та жовчовивідних шляхів гепатит - дуже рідко відхилення показників функції печінки - рідко порушення функції печінки - рідко З боку шкіри та підшкірних тканин ангіоневротичний набряк не часто* - шкірний висип не часто* не часто дистрофічні зміни шкіри - не часто почервоніння шкіри рідко* - кожний зуд рідко* - кропив'янка рідко* не часто гіпергідроз - не часто алопеція - рідко реакції фотосенсибілізації - дуже рідко псоріаз та шкірні псоріазоподібні висипання - не часто З боку скелетно-м'язової системи та сполучної тканини м'язові спазми не часто рідко артралгія - дуже рідко м'язова слабкість - рідко м'язові судоми - не часто Загальні розлади астенія (можливо, як наслідок брадикардії) не часто* - підвищена стомлюваність не часто* дуже часто загальне нездужання (можливо, як наслідок брадикардії) рідко* - набряки - не часто збільшення маси тіла - не часто Лабораторні та інструментальні дані підвищення креатиніну у плазмі не часто - подовження інтервалу QT на ЕКГ не часто - підвищення активності печінкових трансаміназ - рідко З боку репродуктивної системи та молочних залоз статева дисфункція/імпотенція - рідко порушення лібідо - часто хвороба Пейроні - дуже рідко * Частота побічних ефектів для спонтанних повідомлень розрахована за даними клінічних досліджень. Окремі небажані реакції Зміна світлосприйняття (фосфени) відзначалося у 14.5% пацієнтів і описувалося як минуща зміна яскравості в обмеженій зоні зорового поля. Як правило, подібні явища провокувалися різкою зміною інтенсивності висвітлення. Також можуть виникати фосфени, які мають вигляд ареолу, розпадання зорової картинки на окремі частини (стробоскопічний та калейдоскопічний ефекти), виявлятися у вигляді яскравих кольорових спалахів або множинних зображень (персистенція сітківки). Як правило, симптоми з'являються протягом перших 2 місяців лікування та згодом повторюються. Виразність фосфенів зазвичай слабка чи помірна. Усі симптоми припинялися під час або після завершення лікування, причому у 77,5% пацієнтів симптоми зникали в період лікування.Менше 1% пацієнтів змушені були змінити режим дня або припинити лікування препаратом у зв'язку з виникненням у них фосфенів. Брадикардія спостерігалася у 3.3% пацієнтів, переважно протягом перших 2-3 місяців лікування. У 0.5% пацієнтів відзначалася виражена брадикардія з ЧСС 40 уд/хв і менше. За даними клінічного дослідження, фібриляція передсердь спостерігалася у 5.3% пацієнтів, які приймали івабрадин, порівняно з 3.8% у групі плацебо. Відповідно до аналізу об'єднаних даних клінічних досліджень з періодом спостереження не менше 3 місяців, за участю більш ніж 40000 пацієнтів, фібриляція передсердь спостерігалася у 4.86% пацієнтів, які приймали івабрадин, порівняно з 4.08% у контрольних групах.Взаємодія з лікарськими засобамиУ дослідженнях щодо вивчення взаємодії між івабрадином та метопрололом у здорових добровольців не встановлено взаємного впливу на ефекти кожної з діючих речовин. Нижче представлена інформація про можливу взаємодію з іншими лікарськими засобами. Протипоказання до одночасного застосування Пов'язані з івабрадином Одночасне застосування івабрадину з потужними інгібіторами ізоферменту CYP3А4, такими як протигрибкові засоби групи азолів (кетоконазол, ітраконазол), антибіотики групи макролідів (кларитроміцин, еритроміцин для внутрішнього прийому, джозаміцин, телитроміцин), . Потужні інгібітори ізоферменту CYP3А4 – кетоконазол (200 мг 1 раз на добу) або джозаміцин (по 1 г 2 рази на добу) підвищують середні концентрації івабрадину у плазмі у 7-8 разів. Пов'язані з метопрололом Одночасне короткочасне лікування бета-адреноміметиками з метопрололом протипоказане. Пов'язані з івабрадином та метопрололом Помірні інгібітори ізоферменту CYP3А4: спільне застосування івабрадину та дилтіазему або верапамілу (засоби, що урізають серцевий ритм) у здорових добровольців та пацієнтів супроводжувалося збільшенням AUC івабрадину у 2-3 рази та додатковим зниженням ЧСС на 5 уд/хв. Це поєднання препаратів протипоказане. Блокатори «повільних» кальцієвих каналів (БМКК), такі як верапаміл або дилтіазем, при внутрішньовенному введенні можуть посилити гіпотензивну дію бета-адреноблокаторів, посилюючи вплив на частоту серцевих скорочень, атріовентрикулярну провідність та скорочувальну здатність міокарда. Можливе посилення негативних інотропних та хронотропних ефектів. У зв'язку з цим, у період лікування бета-адреноблокаторами внутрішньовенне введення БМКК протипоказано. Небажані поєднання лікарських засобів Пов'язані з івабрадином Лікарські засоби, що подовжують інтервал QT Антиаритмічні засоби, що подовжують інтервал QT (наприклад, хінідин, дизопірамід, беприділ, соталол, ібутилід, аміодарон); Лікарські засоби, що подовжують інтервал QT, що не відносяться до антиаритмічних засобів (наприклад, пімозід, зипразидон, сертиндол, мефлохін, галофантрин, пентамідин, цизаприд, еритроміцин для внутрішньовенного введення). Слід уникати одночасного застосування івабрадину та вказаних лікарських засобів, оскільки зниження ЧСС може спричинити додаткове подовження інтервалу QT. За потреби спільного призначення цих препаратів слід ретельно контролювати показники ЕКГ. Грейпфрутовий сік: на фоні прийому грейпфрутового соку зазначалося підвищення концентрації івабрадину в крові у 2 рази. У період терапії препаратом, по можливості, слід уникати вживання грейпфрутового соку. Пов'язані з метопрололом Застосування наступних комбінацій із метопрололом слід виключати: Барбітурати: при одночасному застосуванні фенобарбіталу доведено, що барбітурати значно посилюють метаболізм метопрололу за рахунок індукції ферменту. Зниження плазмової концентрації метопрололу і, як наслідок, зменшення його терапевтичної дії (активніший печінковий метаболізм) відзначали на фоні застосування фенобарбіталу. Гіпотензивні засоби центральної дії (наприклад, клонідин) Можливе значне піднесення АТ при раптовому відміні препаратів центральної дії. Не слід різко припиняти прийом гіпотензивних препаратів центральної дії. Раптова відміна таких препаратів, особливо якщо вона передувала відміні бета-адреноблокатора, може підвищити ризик «синдрому відміни». Одночасний прийом клонідину та неселективних бета-адреноблокаторів, можливо, і селективних бета-адреноблокаторів, підвищують ризик «синдрому відміни». У разі одночасного прийому клонідину його прийом слід продовжити ще деякий час у разі відміни бета-адреноблокатора. Антиаритмічні препарати І класу (наприклад, хінідин, токаїнід, прокаїнамід, аймалін, аміодарон, флекаїнід та дизопірамід). Бета-адреноблокатори можуть посилити негативну інотропну дію антиаритмічних препаратів та збільшити час внутрішньопередсердної провідності. У пацієнтів з дисфункцією синусового вузла одночасний прийом з аміодароном може супроводжуватися посиленням електрофізіологічних ефектів, з розвитком брадикардії, блокади синусового вузла та атріовентрикулярної блокади. Період напіввиведення аміодарону – дуже тривалий (близько 50 днів), тому після його відміни взаємодія препаратів може проявитися клінічно через тривалий період. Антиаритмічні препарати І класу, такі як хінідин, токаїнід, прокаїнамід, аймалін, аміодарон, флекаїнід та дизопірамід, потенціюють дію метопрололу на ЧСС та атріовентрикулярну провідність. Супутнє застосування з обережністю Пов'язане з івабрадином Не калійзберігаючі діуретики (тіазидні та петлеві діуретики): гіпокаліємія може підвищити ризик розвитку аритмій. У зв'язку з тим, що івабрадин здатний викликати брадикардію, поєднання гіпокаліємії та брадикардії може призводити до розвитку тяжких порушень ритму серця, особливо у пацієнтів із синдромом подовженого інтервалу QT, незалежно від того, чи подовження інтервалу QT є вродженим або наслідком впливу лікарських препаратів. Помірні інгібітори ізоферменту CYP3А4: застосування івабрадину в комбінації з іншими помірними інгібіторами ізоферменту CYP3А4 (наприклад, флуконазолом) можливе при призначенні мінімальних доз івабрадину, 2,5 мг 2 рази на добу, тим пацієнтам, у яких , під контролем ЧСС Індуктори ізоферменту CYP3А4: (наприклад, такі як рифампіцин, барбітурати, фенітоїн та Звіробій продірявлений) при спільному застосуванні можуть призвести до зниження концентрації в крові та активності івабрадину та потребувати збільшення дози івабрадину. При сумісному застосуванні івабрадину 10 мг 2 рази на добу та препаратів, що містять Звіробій продірявлений, було відзначено дворазове зниження AUC івабрадину. Не слід застосовувати препарати, що містять звіробій продірявлений, на фоні терапії івабрадином. Пов'язані з метопрололом Метопролол є субстратом ізоферменту CYP2D6 цитохрому Р 450. Речовини, що індукують та інгібують ферменти, можуть змінювати концентрацію метопрололу у плазмі крові. Рифампіцин знижує концентрацію метопрололу у плазмі крові. Циметидин, препарати, що містять етанол, гідралазин можуть підвищувати концентрацію метопрололу у плазмі крові. Метопролол піддається метаболізму переважно у печінці, але не лише за участю ізоферменту CYP2D6. Лікарські препарати, що інгібують ізофермент CYP2D6, наприклад селективні інгібітори зворотного захоплення серотоніну, такі як пароксетин, флуоксетин і сертралін, а також дифенгідрамін, гідроксихлорохін, целекоксиб, тербінафін, препарати групи нейролептичних засобів (наприклад, хлор, хлор , можуть підвищувати концентрацію метопрололу у плазмі крові. Інгібуючий ефект ізоферменту CYP2D6 також відзначений у аміодарону та хінідину (антиаритмічних препаратів). Метопролол може знижувати виведення інших лікарських засобів (наприклад, лідокаїну). У пацієнтів, які приймають бета-адреноблокатори, інгаляційні анестетики посилюють брадикардію. Може знадобитися зниження дози метопрололу у разі початку прийому препаратів наступних груп: Нітрати – у зв'язку з ризиком посилення гіпотензивного ефекту метопрололу; Серцеві глікозиди (дигоксин) – при одночасному прийомі з бета-адреноблокаторами можуть уповільнювати швидкість атріовентрикулярного проведення та викликати брадикардію; Бета-адреноблокатори (наприклад, очні краплі) та інгібітори моноамінооксидази (МАО) – рекомендується ретельний контроль стану пацієнтів, оскільки при одночасному прийомі з бета-адреноблокаторами підвищується ризик брадикардії та посилення гіпотензивної дії. Адреналін: якщо за певних обставин пацієнтам, які отримують бета-адреноблокатори, необхідно введення адреналіну, слід враховувати, що гіпотензивний ефект значно менш виражений у кардіоселективних бета-адреноблокаторів, ніж у неселективних. Парасимпатоміметики: одночасний прийом парасимпатоміметиків може спричинити тривалу брадикардію. Нестероїдні протизапальні препарати (НПЗЗ): одночасний прийом НПЗЗ, наприклад, індометацину, може знизити антигіпертензивну дію метопрололу. Інсулін та пероральні цукрознижувальні препарати. Метопролол може посилити гіпоглікемічний ефект пероральних цукрознижувальних препаратів та призвести до маскування симптомів гіпоглікемії. Може знадобитися зміна дози пероральних цукрознижувальних препаратів. Комбінації лікарських препаратів, які потрібно брати до уваги Пов'язані з івабрадином Показано відсутність клінічно значущого впливу на фармакодинаміку та фармакокінетику івабрадину при одночасному застосуванні наступних препаратів: інгібіторів протонної помпи (омепразол, лансопразол), силденафіл, інгібіторів ГМГ-КоА редуктази (симвастатин), похідних дінар Показано, що івабрадин не надає клінічно значущого впливу на фармакокінетику симвастатину, амлодипіну, лацидипіну, на фармакодинаміку та фармакокінетику дигоксину, варфарину, та на фармакодинаміку ацетилсаліцилової кислоти. У клінічних дослідженнях не відмічено зміни профілю безпеки при застосуванні івабрадину з: інгібіторами ангіотензинперетворюючого ферменту (АПФ), антагоністами рецепторів ангіотензину II, бета-адреноблокаторами, діуретиками, антагоністами альдостерону, нітратами короткого та пролонгіту. помпи, гіпоглікемічними засобами для внутрішнього прийому, ацетилсаліцилової кислотою та іншими антиагрегантами. Цитохром Р4503А4 (ізофермент CYP3А4): івабрадин метаболізується в печінці за участю ізоферменту CYP3А4 і є дуже слабким інгібітором цього цитохрому. Івабрадин не має істотного впливу на метаболізм та концентрацію в плазмі інших субстратів (потужних, помірних та слабких інгібіторів) ізоферменту CYP3А4. У той же час, інгібітори та індуктори ізоферменту CYP3А4 можуть вступати у взаємодію з івабрадином та надавати клінічно значний вплив на його метаболізм та фармакокінетичні властивості. Інгібітори ізоферменту CYP3А4 підвищують, а індуктори ізоферменту CYP3А4 зменшують концентрацію івабрадину в плазмі крові. Підвищення концентрації івабрадину в плазмі може збільшувати ризик розвитку вираженої брадикардії. Пов'язані з метопрололом Одночасний прийом трициклічних антидепресантів та нейролептиків може супроводжуватися посиленням антигіпертензивного ефекту та підвищенням ризику ортостатичної гіпотензії (адитивний ефект). Одночасне застосування мефлохіну може супроводжуватися ризиком розвитку тяжкої брадикардії (адитивний ефект). При одночасному внутрішньовенному введенні дипіридамолу можливе посилення антигіпертензивного ефекту. Альфа-адреноблокатори, що застосовуються в урології (альфузозин, доксазозин, празозин, трамзулозин, теразозин), можуть посилювати гіпотензивну дію метопрололу та підвищувати ризик ортостатичної гіпотензії. Ерготамін (при сумісному прийомі – можливе посилення вазоконстрикції). Курареподібні міорелаксанти (посилення нейром'язової блокади). Флоктафенін (бета-адреноблокатори можуть перешкоджати компенсаторній реакції з боку серцево-судинної системи, асоційованої з артеріальною гіпотензією або шоком, який може розвинутись на тлі флоктафеніну). Антациди – при одночасному прийомі відмічено підвищення концентрації метопрололу у плазмі крові. У дітей Пов'язане з івабрадином Дослідження взаємодії вивчали лише у дорослих.Спосіб застосування та дозиІмплікор слід приймати внутрішньо по 1 таблетці 2 рази на добу, вранці та ввечері, під час їжі, запиваючи достатньою кількістю рідини. Концентрація метопрололу в плазмі підвищується при одночасному прийомі з їжею. Цей факт повинен враховуватись при лікуванні пацієнтів, які приймали метопролол натще перед призначенням лікарського препарату Імплікор®. Лікарський препарат Імплікор® призначають лише пацієнтам, які вже приймають івабрадин та метопролол у оптимальних дозах. При необхідності корекцію дози слід проводити монопрепаратами івабрадину та метопрололу. Рішення про зміну режиму дозування рекомендується приймати на підставі низки обстежень, що включають показники ЧСС, ЕКГ або результати 24-годинного моніторування холтерів, а також за умови стабільного прийому пацієнтом оптимальної дози метопрололу та івабрадину. Якщо не спостерігається зменшення симптомів стенокардії протягом 3 місяців після початку лікування, лікування Імплікором слід припинити. Якщо в період лікування ЧСС у спокої знижується нижче 50 уд/хв або у пацієнта розвиваються симптоми, характерні для брадикардії (запаморочення, підвищена стомлюваність або зниження артеріального тиску), дозу препарату необхідно зменшити, здійснюючи підбір нової дози для препаратів на основі монокомпонентів, щоб забезпечити прийом оптимальної дози метопрололу. Після зниження дози монокомпонентів івабрадину та метопрололу необхідно контролювати ЧСС. Лікування має бути відмінене, якщо, незважаючи на зниження дози, ЧСС залишається нижчою за 50 уд/хв або зберігаються симптоми брадикардії. При нирковій недостатності Пацієнтам з нирковою недостатністю при величині кліренсу креатиніну вище 15 мл/хв не потрібна зміна дози лікарського препарату Імплікор®. При зниженні кліренсу креатиніну нижче 15 мл/хв застосовувати препарат слід з обережністю. При печінковій недостатності Препарат Імплікор® можна застосовувати у пацієнтів із печінковою недостатністю легкого ступеня тяжкості. Слід бути обережними при застосуванні препарату Імплікор® у пацієнтів з печінковою недостатністю середнього ступеня тяжкості. Пацієнтам із печінковою недостатністю тяжкого ступеня тяжкості препарат протипоказаний. Пацієнти похилого віку У пацієнтів старше 65 років застосовувати препарат Імплікор слід з обережністю. Застосування у дітей та підлітків Ефективність та безпека застосування лікарського препарату Імплікор® у дітей та підлітків віком до 18 років не встановлена (немає даних).ПередозуванняПро випадки передозування лікарського препарату Імплікор не повідомлялося. Симптоми передозування Пов'язані з івабрадином симптоми передозування можуть містити виражену та тривалу брадикардію. Пов'язані з метопрололом. Може спостерігатися виражене зниження артеріального тиску, синусова брадикардія, атріовентрикулярна блокада, серцева недостатність, кардіогенний шок, зупинка серця, бронхоспазм, сплутана свідомість, кома, нудота, блювання, ціаноз шкірних покривів та слизових оболонок. Симптоми можу наростати при одночасному вживанні алкоголю, прийомі антигіпертензивних препаратів, хінідин, що містять лікарських препаратів, а також барбітуратів. Симптоми передозування можуть з'являтися через 20 хвилин (до 2 годин) після прийому препарату. Лікування Крім загальних заходів (промивання шлунка, яке проводиться протягом 4 годин після прийому препарату і у разі тяжкої інтоксикації, та прийом активованого вугілля), пацієнти повинні перебувати під наглядом у відділенні інтенсивної терапії, де проводиться корекція життєво важливих показників, якщо необхідно. У разі вираженої брадикардії показано симптоматичну терапію. При брадикардії з порушенням гемодинаміки проводиться внутрішньовенне введення β-адреноміметиків, наприклад, ізопреналіну. За потреби може проводитися імплантація тимчасового штучного водія ритму. Потенційним антидотом метопрололу є атропін (у дозі 0,5-2 мг внутрішньовенно), його введення передує внутрішньовенне введення глюкагону (1-5 мг, але не більше 10 мг). Додатково можливе введення симпатоміметиків у дозах, розрахованих на масу тіла пацієнта та з урахуванням бажаного клінічного ефекту (добутамін, адреналін). Може знадобитися застосування доз, що перевищують терапевтичні. При судомах рекомендується повільне внутрішньовенне введення діазепаму.Запобіжні заходи та особливі вказівкиПацієнти з помірною печінковою недостатністю При помірно вираженій печінковій недостатності (менше 9 балів за шкалою Чайлд-П'ю) терапію лікарським препаратом Імплікор слід проводити з обережністю. Недостатність позитивного ефекту щодо клінічних результатів у пацієнтів із стабільною стенокардією Застосування Імплікора® показане лише як симптоматична терапія стабільної стенокардії, оскільки івабрадин не має позитивного ефекту на частоту серцево-судинних подій (наприклад, інфаркт міокарда або смерть внаслідок серцево-судинних причин) у пацієнтів зі стенокардією. Контроль ЧСС Враховуючи значну варіабельність ЧСС протягом доби, визначення ЧСС у спокої у пацієнтів, які приймають івабрадин, при прийнятті рішення про корекцію дози має бути виконано одним із зазначених способів: серійний вимір ЧСС, ЕКГ або 24-годинне амбулаторне моніторування ЕКГ. Таке визначення має бути також проведено до пацієнтів з низькою ЧСС, зокрема, якщо ЧСС опускається нижче 50 уд/хв, або при зниженні дози. Порушення серцевого ритму Івабрадин неефективний для лікування або профілактики аритмій і, ймовірно, його ефективність знижується на тлі розвитку тахіаритмії (наприклад, шлуночкової та надшлуночкової тахікардії). Тому препарат Імплікор® не рекомендується пацієнтам з фібриляцією передсердь або іншими типами аритмій, пов'язаними з функцією синусового вузла. У пацієнтів, які приймають івабрадин, підвищений ризик розвитку фібриляції передсердь. Фібриляція передсердь частіше зустрічалася серед пацієнтів, які одночасно з івабрадином приймали аміодарон або антиаритмічні препарати І класу. На фоні застосування препарату Імплікор ® потрібне регулярне клінічне спостереження за пацієнтами для своєчасного виявлення фібриляції передсердь (пароксизмальної або постійної). При клінічних показаннях (наприклад, погіршення перебігу стенокардії, поява відчуття серцебиття, нерегулярність серцевого ритму) до методів контролю слід включати ЕКГ. Пацієнтів слід проінформувати про ознаки та симптоми фібриляції передсердь, а у разі появи подібних симптомів потрібно рекомендувати негайно звернутися до свого лікаря. Якщо в період лікування виникла фібриляція передсердь,співвідношення очікуваної користі до можливого ризику при подальшому застосуванні івабрадину має бути ще раз ретельно проаналізоване. Пацієнти з ХСН та порушеннями внутрішньошлуночкової провідності (блокада лівої або правої ніжки пучка Гіса) та шлуночковою диссинхронією повинні перебувати під пильним контролем. Застосування у пацієнтів із низькою ЧСС Застосування Імплікора протипоказано, якщо до початку терапії ЧСС у спокої становить менше 70 уд/хв. Якщо на фоні терапії препаратом Імплікор® спостерігається стійке зниження ЧСС у спокої менше 50 уд/хв, або у пацієнта виникають симптоми, пов'язані з брадикардією (такі як запаморочення, підвищена стомлюваність чи артеріальна гіпотензія), необхідно зменшити дозу препарату, перейшовши на прийом препаратів на основі монокомпонентів, до досягнення оптимальної дози метопрололу, або скасувати. Комбіноване застосування з блокаторами «повільних» кальцієвих каналів (БМКК) Застосування препарату спільно з БМКК, що знижують частоту серцевих скорочень, такими як верапаміл або дилтіазем, протипоказане. Не було відзначено зміну профілю безпеки при комбінованому застосуванні івабрадину з нітратами та БМКК – похідними дигідропіридинового ряду, такими як амлодипін. Не встановлено додаткової ефективності івабрадину при сумісному застосуванні з дигідропіридиновими БМКК. Хронічна серцева недостатність У період призначення препарату Імплікор® стан пацієнтів, які страждають на ХСН, має бути стабільним. У пацієнтів з ХСН IV ФК (функціональний клас) за класифікацією NYHA препарат Імплікор® рекомендується застосовувати з обережністю, оскільки дані щодо застосування препарату у цієї групи пацієнтів обмежені. Інсульт Не рекомендується призначати препарат Імплікор відразу після перенесеного інсульту, т.к. дані щодо застосування препарату у цих пацієнтів відсутні. Атріовентрикулярна блокада (AV) I ступеня У пацієнтів з AV блокадою І ступеня терапію лікарським препаратом Імплікор слід проводити з обережністю. Тяжкі порушення функції нирок (кліренс креатиніну менше 15 мл/хв) Слід бути обережними при застосуванні лікарського препарату Імплікор® у пацієнтів з тяжкою нирковою недостатністю. Функції зорового сприйняття Івабрадін впливає на функцію сітківки ока. В даний час не було виявлено токсичної дії івабрадину на сітківку ока при тривалому застосуванні. У разі виникнення несподіваних порушень зорових функцій необхідно розглянути питання про припинення прийому лікарського препарату Імплікор®. Пацієнтам із пігментною дегенерацією сітківки (retinitis pigmentosa) препарат слід приймати з обережністю. Скасування терапії Не можна різко скасовувати бета-адреноблокатори, особливо у пацієнтів з ішемічною хворобою серця. Припинення прийому лікарського препарату Імплікор® має супроводжуватися одночасним прийомом метопрололу у вигляді монокомпонентного препарату у оптимальній для пацієнта дозі. Прийом івабрадину можна зупинити різко. Дозу метопрололу слід знижувати поступово, бажано протягом не менше 2 тижнів, одночасно починаючи замісну терапію, якщо необхідно. У разі появи у пацієнта будь-яких симптомів, зниження дози має бути поступовим. Артеріальна гіпотензія Через недостатню кількість клінічних даних застосування івабрадину у пацієнтів з артеріальною гіпотензією легкого та середнього ступеня тяжкості Імплікор® слід призначати з обережністю цим пацієнтам. Імплікор® протипоказаний при тяжкій артеріальній гіпотензії (систолічний АТ менше 90 мм рт.ст. та діастолічний АТ менше 50 мм рт.ст.). Фібриляція передсердь – серцеві аритмії Не доведено підвищення ризику розвитку вираженої (тяжкої) брадикардії при відновленні синусового ритму після фармакологічної кардіоверсії у пацієнтів, які приймають івабрадин. Проте, через відсутність достатніх даних, планову електричну кардіоверсію слід проводити не раніше, ніж через 24 години після прийому останньої дози івабрадину. Застосування у пацієнтів з уродженим синдромом подовженого інтервалу QT або у пацієнтів, які приймають препарати, що подовжують інтервал QT Імплікор® не слід призначати при вродженому синдромі подовженого QT, а також у комбінації з препаратами, що подовжують інтервал QT (див. розділ «Взаємодія з іншими лікарськими засобами»). За необхідності такої терапії слід забезпечити постійний кардіомоніторинг (див. розділ «Особливі вказівки»). Зменшення ЧСС, викликане івабрадином, може посилити подовження інтервалу QT, що, своєю чергою, може бути пусковим чинником тяжких порушень ритму серця, зокрема шлуночкової тахікардії типу «пірует». Застосування у пацієнтів з артеріальною гіпертензією, яким потрібна зміна антигіпертензивної терапії Є дані про те, що в період лікування івабрадином у 7,1% пацієнтів відзначалися епізоди підвищення АТ порівняно з 6,1% пацієнтами, які приймали плацебо. Ці епізоди спостерігалися, як правило, незабаром після зміни антигіпертензивної терапії, мали короткочасний характер і не мали значного впливу на дію івабрадину. У пацієнтів з хронічною серцевою недостатністю, які отримують івабрадин, зміна терапії має супроводжуватися регулярним контролем артеріального тиску. Застосування у пацієнтів з бронхіальною астмою та ХОЗЛ (хронічною обструктивною хворобою легень) Незважаючи на те, що метопролол є кардіоселективним бета-адреноблокатором, його слід застосовувати з обережністю у пацієнтів із бронхіальною астмою та ХОЗЛ. При необхідності слід призначати бронходилатуючі засоби, що вибірково стимулюють бета-2-адренорецептори, наприклад, тербуталін. Якщо препарати групи селективних бета-2-адреноміметиків вже застосовуються, може знадобитися збільшення їхньої дози. Тяжкі ураження периферичних судин У пацієнтів з ураженнями периферичних артерій (хвороба або синдром Рейно, артеріїт або хронічні захворювання судин нижніх кінцівок) застосування бета-адреноблокаторів може погіршити перебіг захворювання. У таких випадках слід відмінити препарат Імплікор і підібрати індивідуальні дози монокомпонентних препаратів. Переважно призначення кардіоселективних бета-адреноблокаторів з частковою агоністичною активністю, однак, і застосовувати слід з обережністю. Феохромоцитома При підтвердженому або передбачуваному діагнозі феохромоцитоми застосовувати бета-адреноблокатори слід у комбінації з альфа-адреноблокаторами. Пацієнти з цукровим діабетом Імплікор® слід застосовувати з обережністю у пацієнтів з цукровим діабетом, особливо на фоні інсулінотерапії або лікування пероральними гіпоглікемічними препаратами. Пацієнтів необхідно попереджати про те, що бета-адреноблокатори можуть приховувати (маскувати) деякі симптоми гіпоглікемії, у тому числі тахікардію. У той же час такі симптоми, як сонливість і пітливість не обов'язково можуть зменшуватися, а підвищена пітливість може навіть посилитися. Стенокардія Принцметалу Застосування бета-адреноблокаторів може збільшити тривалість та частоту нападів стенокардії Принцметалу. Застосування кардіоселективних бета1-адреноблокаторів можливе у разі мінімальних та асоційованих форм захворювання і лише у поєднанні з вазодилататорами. Псоріаз Застосування бета-адреноблокаторів може спричинити загострення перебігу псоріазу. Пацієнтам з псоріазом або псоріазом в анамнезі бета-адреноблокатори можна призначати тільки після ретельної оцінки співвідношення користі і ризиків. Тиреотоксикоз Симптоми тиреотоксикозу можуть маскуватися при прийомі бета-адреноблокаторів. Загальна анестезія Тривале лікування бета-адреноблокаторами, як правило, не повинно скасовуватися перед проведенням хірургічного втручання. Знижена здатність міокарда відповідати на адренергічну стимуляцію може підвищувати ризик ускладнень загальної анестезії та хірургічних маніпуляцій. Лікаря-анестезіолога необхідно попередити про лікування. Якщо відміна бета-блокатора все ж таки необхідна, прийом препарату припиняють поступово. Повністю прийом препарату може бути припинено за 48 годин до загальної анестезії. У пацієнтів похилого віку (старше 65 років) Необхідно ретельно контролювати клінічний стан пацієнтів похилого віку, оскільки надмірне зниження АТ або ЧСС може призвести до недостатнього кровопостачання життєво важливих органів у період лікування бета-адреноблокаторами. Алергічні реакції З обережністю слід застосовувати препарат у пацієнтів, які мають в анамнезі вказівку на тяжкі алергічні реакції, а також у пацієнтів, які отримують терапію, що десенсибілізує, т.к. існує ризик тяжких анафілактичних реакцій. Метопролол може підвищувати чутливість до алергенів та посилювати тяжкість анафілактичних реакцій. Введення адреналіну пацієнтам, які отримують бета-адреноблокатори, не завжди супроводжується бажаною терапевтичною дією. У спортсменів Слід брати до уваги можливість отримання позитивних результатів допінг-тесту у спортсменів при застосуванні лікарського препарату Імплікор®, який містить метопролол. Вплив на здатність керувати транспортними засобами та іншими механізмами Наявні щодо монокомпонентів дані передбачають можливий вплив лікарського препарату Імплікор® на здатність керувати транспортними засобами та роботу з механізмами. Івабрадін може надавати несприятливий вплив на здатність до керування автомобілем. Пацієнтів слід попередити про те, що івабрадин може викликати зміну мінливості яскравості в обмеженій зоні зорового поля (в основному, у вигляді фосфенів). Феномен зміненого світлового сприйняття може спричинити різку зміну інтенсивності освітлення, особливо при поїздках у нічний час. Івабрадін не впливає на роботу з механізмами. У постреєстраційному періоді були повідомлення про утруднення керування автомобілем через симптоми з боку органу зору на фоні прийому івабрадину. Метопролол впливає на здатність керувати транспортними засобами та роботу з механізмами. Пацієнтів слід попередити про можливі небажані симптоми (такі як головний біль, запаморочення, підвищена стомлюваність). Крім того, ці клінічні симптоми можуть посилюватися на фоні алкоголю або зміни терапії. При появі перерахованих вище симптомів пацієнтам слід утриматися від виконання видів діяльності, що вимагають концентрації уваги і високої швидкості психомоторних реакцій.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
762,00 грн
730,00 грн
Склад, форма випуску та упаковкаТаблетки, покриті плівковою оболонкою - 1 таб. Активні речовини: івабрадину гідрохлорид – 5.39 мг, що відповідає вмісту івабрадину – 5 мг; метопрололу тартрат – 50 мг; допоміжні речовини: целюлоза мікрокристалічна, крохмаль прежелатинізований (кукурудзяний), мальтодекстрин, магнію стеарат, кремнію діоксид колоїдний безводний; Склад оболонки: гліцерол, гіпромелоза, макрогол 6000, магнію стеарат, титану діоксид. 14 шт. - блістери (1, 2, 4, 6) - пачки картонні.Опис лікарської формиТаблетки, вкриті плівковою оболонкою білого кольору, круглі, двоопуклі, з гравіюваннями на одній стороні, на іншій - цифра "1".Фармакотерапевтична групаБета-адреноблокатори, інші комбінації.ФармакокінетикаШвидкість та ступінь абсорбції івабрадину та метопрололу при прийомі внутрішньо у складі комбінованого препарату суттєво не відрізняються від відповідних значень швидкості та ступеня абсорбції у випадках, коли обидва препарати застосовуються окремо. Івабрадін У фізіологічних умовах івабрадин швидко вивільняється з таблетки та добре розчиняється у воді (розчинність понад 10 мг/мл). Івабрадин є S-енантіомером з відсутністю біоконверсії за даними досліджень in vivo. Основним активним метаболітом препарату є N-десметиловане похідне івабрадину. Після прийому внутрішньо івабрадин швидко і практично повністю всмоктується із ШКТ. Cmax у плазмі крові досягається приблизно через 1 годину після прийому внутрішньо натще. Абсолютна біодоступність таблеток, покритих плівковою оболонкою, становить приблизно 40%, що з ефектом "першого проходження" через кишечник і печінку. Прийом їжі збільшує час абсорбції приблизно на 1 годину та збільшує експозицію з 20% до 30%. Для зменшення варіабельності експозиції препарат рекомендується приймати одночасно з їдою. Зв'язування з білками плазми становить приблизно 70%. Vd у пацієнтів у рівноважному стані – близько 100 л. Стах при тривалому прийомі в дозі 5 мг 2 рази на добу становить 22 нг/мл (коефіцієнт варіації, CV=29%). Середня Сss у плазмі становить 10 нг/мл (CV=38%). Фармакокінетика івабрадину лінійна у діапазоні доз від 0.5 до 24 мг. Івабрадин значною мірою метаболізується в печінці та кишечнику шляхом окислення за участю лише ізоферменту CYP3A4. Основним активним метаболітом є N-десметиловане похідне івабрадину (S18982), частка якого становить 40% введеної дози івабрадину. Метаболізм цього активного метаболіту івабрадину також відбувається за участю ізоферменту CYP3A4. Івабрадин має незначну спорідненість до ізоферменту CYP3A4, не індукує та не інгібує його і, внаслідок цього, не впливає на метаболізм або концентрацію субстратів ізоферменту CYP3A4 у плазмі крові. Навпаки, застосування потужних інгібіторів або індукторів ізоферменту CYP3A4 може супроводжуватися значною зміною концентрації івабрадину в плазмі. Т1/2 івабрадину з плазми крові становить у середньому 2 год (70-75% AUC), а ефективний Т1/2 – 11 год. Загальний кліренс становить приблизно 400 мл/хв, нирковий кліренс – 70 мл/хв. Виведення метаболітів відбувається з однаковою швидкістю нирками та через кишечник. Близько 4% прийнятої дози виводиться нирками у незмінному вигляді. Фармакокінетика у спеціальних груп пацієнтів Фармакокінетичні показники (AUC та Сmax) суттєво не різняться у групах пацієнтів 65 років і старше, 75 років і старше, та у загальній популяції пацієнтів. Вплив зниження функції нирок (КК від 15 до 60 мл/хв) на кінетику івабрадину мінімальний, т.к. лише близько 20% івабрадину та його активного метаболіту S18982 виводиться нирками. У пацієнтів з печінковою недостатністю легкого ступеня тяжкості (до 7 балів за шкалою Чайлд-П'ю) AUC вільного івабрадину та його активного метаболіту на 20% більше, ніж у пацієнтів із нормальною функцією печінки. Дані про застосування івабрадину у пацієнтів з помірною (7-9 балів за шкалою Чайлд-П'ю) печінковою недостатністю обмежені та не дозволяють зробити висновок про особливості фармакокінетики препарату у цієї групи пацієнтів. Аналіз взаємозв'язку між фармакокінетичними та фармакодинамічними властивостями дозволив встановити, що зниження ЧСС знаходиться у прямій пропорційній залежності від збільшення концентрації івабрадину та його активного метаболіту S18982 у плазмі крові при прийомі у дозах до 15-20 мг 2 рази на добу. При більш високих дозах препарату уповільнення серцевого ритму не має пропорційної залежності від концентрації івабрадину в плазмі та характеризується тенденцією до досягнення "плато". Високі концентрації івабрадину, яких можна досягти при комбінації препарату з потужними інгібіторами ізоферменту CYP3A4, можуть призводити до вираженого зниження частоти серцевих скорочень. Метопролол Після прийому внутрішньо метопролол повністю всмоктується із ШКТ. Стах у плазмі крові досягається через 1.5-2 год після прийому. Через ефект "першого проходження" через печінку біодоступність становить приблизно 50% при одноразовому прийомі внутрішньо. Одночасний прийом їжі збільшує біодоступність приблизно на 30-40%. Ступінь зв'язування з білками плазми незначна (5-10%). Метопролол проникає крізь плацентарний бар'єр. Середнє співвідношення концентрації метопрололу в пуповині та крові матері становить 1. Метопролол виділяється з грудним молоком. Концентрація метопрололу у грудному молоці може у 3.7 разів перевищувати його концентрацію у крові матері. Метопролол метаболізується у печінці шляхом окислення. Три відомих основних метаболіту метопрололу не мають значної бета-блокуючої активності. У метаболізмі препарату основне, але не єдине, що бере участь ізофермент CYP2D6. Внаслідок поліморфізму гена ізоферменту CYP2D6 швидкість метаболізму метопрололу у пацієнтів виявляє міжіндивідуальну варіабельність. У пацієнтів з низькою швидкістю метаболізму (7-8%) виявляють вищу концентрацію метопрололу в плазмі крові та повільніше його виведення порівняно з пацієнтами з високою швидкістю метаболізму. Концентрація після прийому внутрішньо у плазмі крові постійна і відтворювана індивідуально у пацієнтів, проте більше 95% метопрололу та його метаболітів виводиться через нирки, у незмінному вигляді – близько 5%, в окремих випадках – до 30%. Т1/2 становить близько 3,5 год (від 1 до 9 год). Плазмовий кліренс становить приблизно 1 л/хв. Фармакокінетика у спеціальних груп пацієнтів Фармакокінетичні показники (AUC та Сmах) суттєво не відрізняються у пацієнтів похилого віку (65 років і старше) та молодшого віку. При порушенні функції печінки підвищується біодоступність метопрололу та знижується швидкість його виведення.ФармакодинамікаІвабрадін Механізм дії полягає в селективному та специфічному інгібуванні If-каналів синусового вузла, що контролюють спонтанну діастолічну деполяризацію в синусовому вузлі та регулюють ЧСС. Івабрадин надає селективний вплив на синусовий вузол, не впливаючи на час проведення імпульсів по внутрішньопередсердних, передсердно-шлуночкових і внутрішньошлуночкових шляхах, а також на скорочувальну здатність міокарда і реполяризацію шлуночків. Івабрадин також може взаємодіяти з Ih-каналами сітківки ока, подібними до If-каналів серця. Вони беруть участь у виникненні тимчасової зміни системи зорового сприйняття за рахунок зміни реакції сітківки на яскраві світлові стимули. За провокаційних обставин (наприклад,швидка зміна яскравості в області зорового поля) часткове інгібування Ih-каналів івабрадином викликає феномен зміни світлосприйняття (фосфен). Для фосфенів характерне минуще посилення яскравості в обмеженій області зорового поля. Основною фармакологічною особливістю івабрадину є здатність дозозалежного зниження ЧСС. Аналіз залежності величини зниження ЧСС від дози препарату проводився при поступовому збільшенні дози івабрадину до 20 мг 2 рази на добу та виявив тенденцію до досягнення ефекту "плато", що знижує ризик розвитку вираженої брадикардії (ЧСС менше 40 уд/хв). При призначенні препарату в дозах, що рекомендуються, ступінь зниження ЧСС становить приблизно 10 уд./хв у спокої і при фізичному навантаженні. В результаті знижується робота серця та зменшується потреба міокарда в кисні. У пацієнтів з дисфункцією лівого шлуночка (ФВЛШ) 30-45%) було показано, що івабрадин не впливав на ФВЛШ. Метопролол Метопролол - кардіоселективний блокатор, що блокує β1-адренорецептори (розташовані переважно у серці) у дозах значно менших, ніж дози, потрібні для блокування β2-адренорецепторів (локалізовані, головним чином, у периферичних судинах та бронхах). Метопролол не має мембраностабілізуючої та внутрішньої симпатоміметичної активності. Метопролол зменшує або блокує дію катехоламінів на серці, що призводить до зниження ЧСС, скоротливості міокарда та серцевого викиду. Метопролол має антигіпертензивну дію як у положенні стоячи, так і лежачи, а також перешкоджає підйому АТ при фізичному навантаженні.Показання до застосуванняСимптоматичне лікування стабільної стенокардії у дорослих пацієнтів із нормальним синусовим ритмом, стан яких адекватно контролювався застосуванням комбінації монопрепаратів івабрадину та метопрололу у тих самих дозах.Протипоказання до застосуванняВиражена чи симптоматична брадикардія; кардіогенний шок; гострий інфаркт міокарда або підозра на гострий інфаркт міокарда, ускладнений вираженою брадикардією, AV-блокадою І ступеня, артеріальною гіпотензією (систолічний АТ менше 100 мм рт.ст.) та/або тяжкою серцевою недостатністю; СССУ (включаючи синоатріальну блокаду); AV-блокада II та III ступеня; тяжка артеріальна гіпотензія (АТ менше 90/50 мм рт.ст.) або симптоматична артеріальна гіпотензія; нестабільна чи гостра серцева недостатність; у пацієнтів, які періодично отримують короткочасне лікування бета-адреноміметиками; пацієнти, залежні від кардіостимулятора (у яких серцевий ритм забезпечується лише постійною кардіостимуляцією); нестабільна стенокардія; тяжке захворювання периферичних судин; нелікована феохромоцитома; тяжка печінкова недостатність;метаболічний ацидоз; одночасне застосування з потужними інгібіторами ізоферментів CYP3A4, такими як протигрибкові засоби групи азолів (кетоконазол, ітраконазол), антибіотики групи макролідів (кларитроміцин, еритроміцин для внутрішнього прийому, джозаміцин, телітроміцин), інгібітором ин; одночасне застосування з верапамілом або дилтіаземом, оскільки вони відносяться до помірних інгібіторів ізоферменту CYP3A4 і мають здатність знижувати ЧСС; вагітність, період лактації; відсутність адекватного методу контрацепції у жінок дітородного віку; вік до 18 років (ефективність та безпека застосування у цій віковій групі не вивчалися); підвищена чутливість до івабрадину, метопрололу (та інших препаратів групи бета-адреноблокаторів через можливу перехресну чутливість),а також до допоміжних речовин, що входять до складу препарату. З обережністю Помірно виражена печінкова недостатність (менше 9 балів за шкалою Чайлд-П'ю); артеріальна гіпотензія легкого та середнього ступеня тяжкості; вроджене подовження інтервалу QT або одночасне застосування лікарських засобів, що подовжують інтервал QT; стенокардія Принцметала; хронічна серцева недостатність та порушення внутрішньошлуночкової провідності (блокада лівої або правої ніжки пучка Гіса) та шлуночкова диссинхронія; хронічна серцева недостатність ІV ФК за класифікацією NYHA; AV-блокада І ступеня; порушення ритму серця; інсульт; тяжкі порушення функції нирок (КК менше 15 мл/хв); артеріальна гіпертензія; хронічна серцева недостатність; бронхіальна астма або ХОЗЛ; цукровий діабет, особливо при одночасному застосуванні інсуліну або пероральних гіпоглікемічних препаратів; псоріаз; тиреотоксикоз;пігментна дегенерація сітківки; тяжкі реакції гіперчутливості в анамнезі та проведення десенсибілізуючої терапії; одночасне застосування аміодарону або потужних антиаритмічних препаратів І класу; загальний наркоз; літній вік (старше 65 років).Вагітність та лактаціяЗастосування препарату при вагітності та в період лактації протипоказане. Протипоказано застосування препарату віком до 18 років (ефективність та безпека не вивчалися).Побічна діяЗ небажаних реакцій на фоні застосування івабрадину найчастіше відзначалися: зміни світлосприйняття (фосфени) та брадикардія. Ці небажані реакції мали дозозалежний характер і були пов'язані з механізмом дії препарату. Найчастіші небажані реакції під час лікування метопрололом: брадикардія, кошмарні сновидіння, головний біль, сонливість, безсоння, запаморочення, серцебиття, ортостатична гіпотензія, похолодання кінцівок, хвороба Рейно, задишка при фізичному навантаженні, нудота, запор, діаре , підвищена стомлюваність, порушення лібідо Для позначення частоти використано таку класифікацію: дуже часто (≥1/10); часто (від ≥1/100 до Івабрадін З боку системи кровотворення: нечасто – еозинофілія. З боку обміну речовин: нечасто – гіперурикемія. З боку нервової системи: часто – головний біль, запаморочення; нечасто – епізоди втрати свідомості *. З боку органу зору: дуже часто – зміни світлосприйняття (фосфени); часто - нечіткість зору; нечасто – порушення зору*, диплопія. З боку органу слуху та рівноваги: нечасто – вертиго. З боку серцево-судинної системи: часто – брадикардія, AV-блокада І ступеня (на ЕКГ подовження інтервалу PQ), шлуночкові екстрасистоли, фібриляція передсердь, неконтрольований АТ; нечасто – відчуття серцебиття, суправентрикулярні екстрасистоли, артеріальна гіпотензія (можливо, зумовлена брадикардією)*, подовження інтервалу QT на ЕКГ; дуже рідко – AV-блокада II ступеня, AV-блокада III ступеня, СССУ. З боку дихальної системи: нечасто – задишка. З боку травної системи: нечасто – нудота, запор, діарея, біль у животі*. З боку шкіри та підшкірної клітковини: нечасто – шкірний висип*; рідко - почервоніння шкіри *, свербіж шкіри * З боку кістково-м'язової системи: нечасто – м'язові спазми. Алергічні реакції: нечасто – ангіоневротичний набряк; рідко – кропив'янка. Інші: нечасто – астенія (можливо, як наслідок брадикардії)*, підвищена стомлюваність*; рідко – загальне нездужання (можливо, як наслідок брадикардії)*. З боку лабораторних та інструментальних даних: нечасто – підвищення креатиніну у плазмі крові. Метопролол З боку системи кровотворення: рідко – тромбоцитопенія; дуже рідко – лейкопенія. З боку шкіри та підшкірної клітковини: нечасто – загострення псоріазу. З боку обміну речовин: нечасто – гіпоглікемія. Порушення психіки: часто – нічні кошмари, патологічні сновидіння, підвищена збудливість, тривога; нечасто – депресія, сплутаність свідомості, галюцинації; дуже рідко – деперсоналізація. З боку нервової системи: часто – головний біль, запаморочення, сонливість, безсоння; нечасто - уповільнення швидкості психічних та рухових реакцій, парестезія, ступор; рідко – епізоди втрати свідомості; дуже рідко – амнезія. З боку органу зору: нечасто – синдром сухого ока, подразнення кон'юнктиви очей; рідко – порушення зору, зниження продукції сльози, кон'юнктивіт; дуже рідко – ксерофтальмія. З боку органу слуху та рівноваги: рідко – шум у вухах; дуже рідко – порушення слуху, зниження слуху, глухота. З боку серцево-судинної системи: часто – брадикардія, відчуття серцебиття, ортостатична гіпотензія (з непритомністю), відчуття похолодання кінцівок, хвороба Рейно; нечасто - AV-блокада I ступеня, серцева недостатність, кардіогенний шок, кульгавість, що перемежується, зниження АТ; рідко – порушення ритму серця, порушення провідності міокарда; дуже рідко – почастішання та обтяження нападів у пацієнта зі стенокардією, суха гангрена (у пацієнтів із тяжкими захворюваннями судин кінцівок до початку лікування). З боку дихальної системи: часто – задишка при фізичному навантаженні; нечасто – бронхоспазм (в т.ч. у пацієнтів, які не мають вказівок на бронхообструктивний синдром в анамнезі); рідко – риніт. З боку травної системи: часто – нудота, блювання, запор, діарея, біль у животі; рідко – сухість у роті, дисгевзія, активність печінкових трансаміназ, відхилення показників функції печінки, порушення функції печінки; дуже рідко – ретроперитонеальний фіброз, гепатит. З боку шкіри та підшкірної клітковини: нечасто – шкірний висип, дистрофічні зміни шкіри, гіпергідроз, псоріаз, шкірні псоріазоподібні висипання; рідко – алопеція; дуже рідко – реакції фотосенсибілізації. З боку кістково-м'язової системи: нечасто – м'язові судоми; рідко – м'язові спазми, м'язова слабкість; дуже рідко – артралгія. З боку репродуктивної системи та молочної залози: часто – порушення лібідо; рідко – статева дисфункція/імпотенція; дуже рідко – хвороба Пейроні. Алергічні реакції: нечасто – кропив'янка. Інші: дуже часто – підвищена стомлюваність; нечасто – біль у грудній клітці, набряки, збільшення маси тіла. *Частота побічних ефектів для спонтанних повідомлень розрахована за даними клінічних досліджень. Окремі небажані реакції Зміна світлове прийняття (фосфени) відзначалося у 14.5% пацієнтів і описувалося як тимчасова зміна яскравості в обмеженій зоні зорового поля. Як правило, подібні явища провокувалися різкою зміною інтенсивності висвітлення. Також можуть виникати фосфени, які мають вигляд ареолу, розпадання зорової картинки на окремі частини (стробоскопічний та калейдоскопічний ефекти), виявлятися у вигляді яскравих кольорових спалахів або множинних зображень (персистенція сітківки). Як правило, симптоми з'являються протягом перших 2 місяців лікування та згодом повторюються. Виразність фосфенів зазвичай слабка чи помірна. Усі симптоми припинялися під час або після завершення лікування, причому у 77,5% пацієнтів симптоми зникали в період лікування.Менше 1% пацієнтів змушені були змінити режим дня або припинити лікування препаратом у зв'язку з виникненням у них фосфенів. Брадикардія спостерігалася у 3.3% пацієнтів, переважно протягом перших 2-3 місяців лікування. У 0.5% пацієнтів відзначалася виражена брадикардія з ЧСС 40 уд/хв і менше. За даними клінічного дослідження, фібриляція передсердь спостерігалася у 5.3% пацієнтів, які приймали івабрадин, порівняно з 3.8% у групі плацебо. Відповідно до аналізу об'єднаних даних клінічних досліджень з періодом спостереження не менше 3 місяців за участю більш ніж 40000 пацієнтів, фібриляція передсердь спостерігалася у 4.86% пацієнтів, які приймали івабрадин, порівняно з 4.08% у контрольних групах.Взаємодія з лікарськими засобамиУ дослідженнях щодо вивчення взаємодії між івабрадином та метопрололом у здорових добровольців не встановлено взаємного впливу на ефекти кожної з діючих речовин. Івабрадін Одночасне застосування івабрадину з потужними інгібіторами ізоферменту CYP3A4, такими як протигрибкові засоби групи азолів (кетоконазол, ітраконазол), антибіотики групи макролідів (кларитроміцин, еритроміцин для внутрішнього прийому, джозаміцин, телитроміцин) . Потужні інгібітори ізоферменту CYP3A4 – кетоконазол (200 мг 1 раз на добу) або джозаміцин (по 1 г 2 рази на добу) підвищують середні концентрації івабрадину в плазмі у 7-8 разів. Спільне застосування івабрадину та дилтіазему або верапамілу (засоби, що уріжають серцевий ритм) у здорових добровольців та пацієнтів супроводжувалося збільшенням AUC івабрадину в 2-3 рази та додатковим зниженням ЧСС на 5 уд/хв. Це поєднання препаратів протипоказане. Слід уникати одночасного застосування івабрадину та антиаритмічних засобів, що подовжують інтервал QT(наприклад, хінідин, дизопірамід, беприділ, соталол, ібутилід, аміодарон), а також лікарських засобів, що подовжують інтервал QT, що не відносяться до антиаритмічних засобів, наприклад, , мефлохін, галофантрин, пентамідин, цизаприд, еритроміцин для внутрішньовенного введення). Одночасне застосування цих препаратів може спричинити додаткове подовження інтервалу QT. За потреби спільного призначення цих препаратів слід ретельно контролювати показники ЕКГ. На фоні прийому грейпфрутового соку зазначалося підвищення концентрації івабрадину в крові у 2 рази. У період терапії препаратом, по можливості, слід уникати вживання грейпфрутового соку. При одночасному застосуванні з тіазидними та "петлевими" діуретиками гіпокаліємія може підвищити ризик розвитку аритмій. У зв'язку з тим, що івабрадин здатний викликати брадикардію, поєднання гіпокаліємії та брадикардії може призводити до розвитку тяжких порушень ритму серця, особливо у пацієнтів із синдромом подовженого інтервалу QT, незалежно від того, чи подовження інтервалу QT є вродженим або наслідком впливу лікарських препаратів. Застосування івабрадину в комбінації з іншими помірними інгібіторами ізоферменту CYP3A4 (наприклад, флуконазолом) можливе при призначенні мінімальних доз івабрадину, 2.5 мг 2 рази на добу, тим пацієнтам, у яких ЧСС у спокої становить понад 70 уд/хв, під контролем. Індуктори ізоферменту CYP3A4 (наприклад, рифампіцин, барбітурати, фенітоїн та звіробій продірявлений) при спільному застосуванні можуть призвести до зниження концентрації в крові та активності івабрадину та зажадати збільшення дози івабрадину. При сумісному застосуванні івабрадину в дозі 10 мг 2 рази на добу та препаратів, що містять звіробій продірявлений, було відзначено дворазове зниження AUC івабрадину. Не слід застосовувати препарати, що містять звіробій продірявлений, на фоні терапії івабрадином. Показано відсутність клінічно значущого впливу на фармакодинаміку та фармакокінетику івабрадину при одночасному застосуванні наступних препаратів: інгібіторів протонової помпи (омепразол, лансопразол), силденафіл, інгібіторів ГМГ-КоА редуктази (симвастатин), похідних дигідри. Показано, що івабрадин не надає клінічно значущого впливу на фармакокінетику симвастатину, амлодипіну, лацидипіну, на фармакодинаміку та фармакокінетику дигоксину, варфарину, та на фармакодинаміку ацетилсаліцилової кислоти. У клінічних дослідженнях не відзначено зміни профілю безпеки при застосуванні івабрадину з інгібіторами АПФ, прийому внутрішньо, ацетилсаліциловою кислотою та іншими антиагрегантами. Івабрадин метаболізується у печінці за участю CYP3A4 і є дуже слабким інгібітором цього ізоферменту. Івабрадин не має істотного впливу на метаболізм та концентрацію в плазмі інших субстратів (потужних, помірних та слабких інгібіторів) ізоферменту CYP3A4. У той же час, інгібітори та індуктори ізоферменту CYP3A4 можуть вступати у взаємодію з івабрадином та надавати клінічно значний вплив на його метаболізм та фармакокінетичні властивості. Інгібітори ізоферменту CYP3A4 підвищують, а індуктори ізоферменту CYP3A4 зменшують концентрацію івабрадину в плазмі крові. Підвищення концентрації івабрадину в плазмі може збільшувати ризик розвитку вираженої брадикардії. Метопролол Одночасне короткочасне лікування бета-адреноміметиками з метопрололом протипоказане. Блокатори повільних кальцієвих каналів, такі як верапаміл або дилтіазем, при внутрішньовенному введенні можуть посилити гіпотензивну дію бета-адреноблокаторів, посилюючи вплив на частоту серцевих скорочень, AV-провідність та скорочувальну здатність міокарда. Можливе посилення негативних інотропних та хронотропних ефектів. У зв'язку з цим у період лікування бета-адреноблокаторами внутрішньовенне введення блокаторів повільних кальцієвих каналів протипоказано. Барбітурати значно посилюють метаболізм метопрололу з допомогою індукції ферменту. Зниження плазмової концентрації метопрололу і, як наслідок, зменшення його терапевтичної дії (активніший печінковий метаболізм) відзначали на фоні застосування фенобарбіталу. Можливе значне підйом АТ при раптовому відміні гіпотензивних засобів центральної дії (наприклад, клонідин). Не слід різко припиняти прийом гіпотензивних препаратів центральної дії. Раптова відміна таких препаратів, особливо якщо вона передувала відміні бета-адреноблокатора, може підвищити ризик синдрому відміни. Одночасний прийом клонідину та неселективних бета-адреноблокаторів, можливо, і селективних бета-адреноблокаторів підвищують ризик синдрому відміни. У разі одночасного застосування клонідину його прийом слід продовжити ще деякий час у разі відміни бета-адреноблокатора. Бета-адреноблокатори можуть посилити негативну інотропну дію антиаритмічних препаратів та збільшити час внутрішньопередсердної провідності. У пацієнтів з дисфункцією синусового вузла одночасний прийом з аміодароном може супроводжуватися посиленням електрофізіологічних ефектів, з розвитком брадикардії, блокади синусового вузла та AV-блокади. Т1/2 аміодарону дуже тривалий (близько 50 днів), тому після його відміни взаємодія препаратів може проявитися клінічно через тривалий період. Антиаритмічні препарати І класу, такі як хінідин, токаїнід, прокаїнамід, аймалін, аміодарон, флекаїнід та дизопірамід, потенціюють дію метопрололу на ЧСС та AV-провідність. Метопролол є субстратом ізоферменту CYP2D6. Речовини, що індукують та інгібують ферменти, можуть змінювати концентрацію метопрололу в плазмі крові. Рифампіцин знижує концентрацію метопрололу у плазмі крові. Циметидин, препарати, що містять етанол, гідралазин можуть підвищувати концентрацію метопрололу у плазмі крові. Препарати, що інгібують ізофермент CYP2D6, наприклад селективні інгібітори зворотного захоплення серотоніну, такі як пароксетин, флуоксетин і сертралін, а також дифенгідрамін, гідроксихлорохін, целекоксиб, тербінафін, нейролептики (наприклад, хлорпромазин, фен, метопрололу у плазмі крові. Інгібуючий ефект ізоферменту CYP2D6 також відзначений у аміодарону та хінідину. Метопролол може знижувати виведення інших лікарських засобів (наприклад, лідокаїну). У пацієнтів, які приймають бета-адреноблокатори, інгаляційні анестетики посилюють брадикардію. Може знадобитися зниження дози метопрололу у разі початку прийому препаратів наступних груп: нітратів (у зв'язку із ризиком посилення гіпотензивного ефекту метопрололу); серцевих глікозидів (Дігоксин), т.к. при одночасному прийомі з бета-адреноблокаторами можуть уповільнювати швидкість AV-проведення та викликати брадикардію; бета-адреноблокатори (наприклад, очні краплі) та інгібітори МАО (рекомендується ретельний контроль стану пацієнтів, тому що при одночасному прийомі з бета-адреноблокаторами підвищується ризик брадикардії та посилення гіпотензивної дії); адреналін (якщо за певних обставин пацієнтам, які отримують бета-адреноблокатори, необхідно введення адреналіну, треба враховувати, що гіпотензивний ефект значно менш виражений у кардіоселективних бета-адреноблокаторів, ніж у неселективних); парасимпатоміметики (одночасний прийом парасіміатоміметиків може спричинити тривалу брадикардію); НПЗЗ (одночасний прийом НПЗЗ, наприклад, індометацину, може знизити антигіпертензивну дію метопрололу; інсулін та пероральні гіпоглікемічні препарати (метопролол може посилити ефект гіпоглікемічних препаратів для прийому внутрішньо та маскувати симптоми гіпоглікемії. Може знадобитися зміна дози пероральних гіпоглікемічних препаратів). Одночасний прийом трициклічних антидепресантів та нейролептиків може супроводжуватися посиленням антигіпертензивного ефекту та підвищенням ризику ортостатичної гіпотензії (адитивний ефект). Одночасне застосування мефлохіну може супроводжуватися ризиком розвитку тяжкої брадикардії (адитивний ефект). При одночасному внутрішньовенному введенні дипіридамолу можливе посилення антигіпертензивного ефекту. Альфа-адреноблокатори, що застосовуються в урології (альфузозин, доксазозин, празозин, трамсулозин, теразозин), можуть посилювати гіпотензивну дію метопрололу та підвищувати ризик ортостатичної гіпотензії. Ерготамін при сумісному прийомі може посилювати вазоконстрикцію. При одночасному застосуванні з курареподібними міорелаксантами можливе посилення нейром'язової блокади. Бета-адреноблокатори можуть перешкоджати компенсаторної реакції з боку серцево-судинної системи, асоційованої з артеріальною гіпотензією або шоком, що може розвинутись на тлі флоктафеніну. При одночасному прийомі антацидів відмічено підвищення концентрації метопрололу у плазмі крові.Спосіб застосування та дозиПрепарат приймають внутрішньо по 1 таб. 2 рази на добу, вранці та ввечері, під час їжі, запиваючи достатньою кількістю рідини. Препарат призначають пацієнтам, які вже приймають івабрадин та метопролол у оптимальних дозах. При необхідності корекцію дози слід проводити монопрепаратами івабрадину та метопрололу. Рішення про зміну режиму дозування рекомендується приймати на підставі низки обстежень, що включають показники ЧСС, ЕКГ або результати 24-годинного моніторування холтерів, а також за умови стабільного прийому пацієнтом оптимальної дози метопрололу та івабрадину. Якщо не спостерігається зменшення симптомів стенокардії на протязі 3 місяців від початку лікування, лікування препаратом слід припинити. Пацієнтам з нирковою недостатністю (КК вище 15 мл/хв) не потрібна зміна дози препарату. При КК нижче 15 мл/хв застосовувати препарат слід з обережністю. Препарат можна застосовувати у пацієнтів із печінковою недостатністю легкого ступеня. Слід бути обережними при застосуванні препарату у пацієнтів з печінковою недостатністю середнього ступеня. Пацієнтам із печінковою недостатністю тяжкого ступеня препарат протипоказаний. У пацієнтів старше 65 років застосовувати препарат слід з обережністю. Ефективність та безпека застосування лікарського препарату у дітей та підлітків віком до 18 років не встановлені.Запобіжні заходи та особливі вказівкиЗастосування препарату показане лише як симптоматична терапія стабільної стенокардії, оскільки івабрадин не має позитивного ефекту на частоту серцево-судинних подій (наприклад, інфаркт міокарда або смерть внаслідок серцево-судинних причин) у пацієнтів зі стенокардією. Враховуючи значну варіабельність ЧСС протягом доби, визначення ЧСС у спокої у пацієнтів, які приймають івабрадин, при прийнятті рішення про корекцію дози має бути виконано одним із зазначених способів: серійний вимір ЧСС, ЕКГ або 24-годинне амбулаторне моніторування ЕКГ. Таке визначення має бути проведене також пацієнтам з низькою ЧСС, зокрема, якщо ЧСС опускається нижче 50 уд./хв, або при зниженні дози. Івабрадин неефективний для лікування або профілактики аритмій і, ймовірно, його ефективність знижується на тлі розвитку тахіаритмії (наприклад, шлуночкової та надшлуночкової тахікардії). Тому препарат не рекомендується пацієнтам з фібриляцією передсердь або іншими типами аритмій, пов'язаними з функцією синусового вузла. У пацієнтів, які приймають івабрадин, підвищений ризик розвитку фібриляції передсердь. Фібриляція передсердь частіше зустрічалася серед пацієнтів, які одночасно з івабрадином приймали аміодарон або антиаритмічні препарати І класу. На тлі застосування препарату необхідне регулярне клінічне спостереження за пацієнтами для своєчасного виявлення фібриляції передсердь (пароксизмальної чи постійної). При клінічних показаннях (наприклад, погіршення перебігу стенокардії, поява відчуття серцебиття, нерегулярність серцевого ритму) до методів контролю слід включати ЕКГ. Пацієнтів слід проінформувати про ознаки та симптоми фібриляції передсердь, а у разі появи подібних симптомів потрібно рекомендувати негайно звернутися до свого лікаря. Якщо в період лікування виникла фібриляція передсердь,співвідношення очікуваної користі та можливого ризику при подальшому застосуванні івабрадину слід ще раз ретельно проаналізувати. Пацієнти з хронічною серцевою недостатністю та порушеннями внутрішньошлуночкової провідності (блокада лівої або правої ніжки пучка Гіса) та шлуночковою диссинхронією повинні перебувати під пильним контролем. Застосування препарату протипоказане, якщо до початку терапії ЧСС у спокої становить менше 70 уд/хв. Якщо на фоні терапії препаратом спостерігається стійке зниження ЧСС у спокої менше 50 уд/хв, або у пацієнта виникають симптоми, пов'язані з брадикардією (такі як запаморочення, підвищена стомлюваність або артеріальна гіпотензія), необхідно зменшити дозу препарату, перейшовши на прийом препаратів на основі монокомпонентів до досягнення оптимальної дози метопрололу або відмінити лікування. Застосування препарату спільно з блокаторами повільних кальцієвих каналів, що знижують частоту серцевих скорочень, такими як верапаміл або дилтіазем, протипоказане. Не було відзначено зміни профілю безпеки при комбінованому застосуванні івабрадину з нітратами та блокаторами повільних кальцієвих каналів – похідними дигідропіридинового ряду, такими як амлодипін. Не встановлено додаткової ефективності івабрадину при сумісному застосуванні з дигідропіридиновими блокаторами повільних кальцієвих каналів. У період застосування препарату стан пацієнтів, які страждають на хронічну серцеву недостатність, має бути стабільним. У пацієнтів із хронічною серцевою недостатністю IV ФК за класифікацією NYHA препарат рекомендується застосовувати з обережністю, т.к. дані щодо застосування препарату у цієї групи пацієнтів обмежені. Не рекомендується призначати препарат після перенесеного інсульту, т.к. дані щодо застосування препарату у цих пацієнтів відсутні. Препарат впливає на функцію сітківки ока. В даний час не було виявлено токсичної дії івабрадину на сітківку ока при тривалому застосуванні. У разі виникнення несподіваних порушень зорових функцій необхідно розглянути питання про припинення прийому препарату. Пацієнтам із пігментною дегенерацією сітківки (retinitis pigmentosa) препарат слід приймати з обережністю. Не можна різко скасовувати бета-адреноблокатори, особливо у пацієнтів з ІХС. Припинення прийому препарату має супроводжуватися одночасним прийомом метопрололу у вигляді монокомнонентного препарату у оптимальній для пацієнта дозі. Прийом івабрадину можна зупинити різко. Дозу метопрололу слід знижувати поступово, бажано протягом не менше 2 тижнів, одночасно починаючи замісну терапію, якщо необхідно. У разі появи у пацієнта будь-яких симптомів, зниження дози має бути поступовим. Не доведено підвищення ризику розвитку вираженої брадикардії при відновленні синусового ритму після фармакологічної кардіоверсії у пацієнтів, які приймають івабрадин. Тим не менш, через відсутність достатніх даних планову електричну кардіоверсію слід проводити не раніше ніж через 24 години після прийому останньої дози івабрадину. Препарат не слід призначати при вродженому синдромі подовженого QT, а також у комбінації з препаратами, що подовжують інтервал QT. За необхідності такої терапії слід забезпечити постійний кардіомоніторинг. Зменшення ЧСС, викликане івабрадином, може посилити подовження інтервалу QT, що, своєю чергою, може бути пусковим чинником тяжких порушень ритму серця, зокрема. шлуночкової тахікардії типу "пірует". Є дані про те, що в період лікування івабрадином у 7.1% пацієнтів відзначалися епізоди підвищення АТ порівняно з 6.1% пацієнтами, які приймали плацебо. Ці епізоди спостерігалися, як правило, незабаром після зміни антигіпертензивної терапії, мали короткочасний характер і не мали значного впливу на дію івабрадину. У пацієнтів з хронічною серцевою недостатністю, які отримують івабрадин, зміна терапії має супроводжуватися регулярним контролем артеріального тиску. Незважаючи на те, що метопролол є кардіоселективним бета-адреноблокатором, його слід застосовувати з обережністю у пацієнтів із бронхіальною астмою та ХОЗЛ. При необхідності слід призначати бронходилатуючі засоби, які вибірково стимулюють β2-адренорецептори, наприклад, тербуталін. Якщо пацієнт приймає препарати групи селективних бета2-адреноміметиків, може знадобитися збільшення їх дози. У пацієнтів з ураженнями периферичних артерій (хвороба або синдром Рейно, артеріїт або хронічні захворювання судин нижніх кінцівок) застосування бета-адреноблокаторів може погіршити перебіг захворювання. У таких випадках слід відмінити препарат та підібрати індивідуальні дози монокомпонентних препаратів. Переважно призначення кардіоселективних бета-адреноблокаторів з частковою агоністичною активністю, проте їх застосовувати слід з обережністю. При підтвердженому або передбачуваному діагнозі феохромоцитоми застосовувати бета-адреноблокатори слід у комбінації з альфа-адреноблокаторами. Препарат слід застосовувати з обережністю у пацієнтів із цукровим діабетом, особливо на фоні інсулінотерапії або лікування пероральними гіпоглікемічними препаратами. Пацієнтів необхідно попереджати, що бета-адреноблокатори можуть маскувати деякі симптоми гіпоглікемії, в т.ч. тахікардію. У той же час такі симптоми, як сонливість і пітливість не обов'язково можуть зменшуватися, а підвищена пітливість може навіть посилитися. Застосування бета-адреноблокаторів може збільшити тривалість та частоту нападів стенокардії Принцметалу. Застосування кардіоселективних бета1-адреноблокаторів можливе у разі мінімальних та асоційованих форм захворювання і лише у поєднанні з вазодилататорами. Застосування бета-адреноблокаторів може спричинити загострення перебігу псоріазу. Пацієнтам з псоріазом або псоріазом в анамнезі бета-адреноблокатори можна призначати тільки після ретельної оцінки співвідношення користі і ризику. Симптоми тиреотоксикозу можуть маскуватися при прийомі бета-адреноблокаторів. Тривалу терапію бета-адреноблокаторами, як правило, не слід скасовувати перед проведенням хірургічного втручання. Знижена здатність міокарда відповідати на адренергічну стимуляцію може підвищувати ризик ускладнень загальної анестезії та хірургічних маніпуляцій. Лікаря-анестезіолога необхідно попередити про лікування. Якщо відміна бета-адреноблокатора все ж таки необхідна, прийом препарату слід припиняти поступово. Повністю прийом препарату має бути припинено за 48 годин до загальної анестезії. Необхідно ретельно контролювати клінічний стан пацієнтів похилого віку, оскільки надмірне зниження АТ або ЧСС може призвести до недостатнього кровопостачання життєво важливих органів у період лікування бета-адреноблокаторами. З обережністю слід застосовувати препарат у пацієнтів, які мають в анамнезі вказівку на тяжкі алергічні реакції, а також у пацієнтів, які отримують терапію, що десенсибілізує, т.к. існує ризик тяжких анафілактичних реакцій. Метопролол може підвищувати чутливість до алергенів та посилювати тяжкість анафілактичних реакцій. Введення адреналіну пацієнтам, які отримують бета-адреноблокатори, не завжди супроводжується бажаною терапевтичною дією. Слід брати до уваги можливість отримання позитивних результатів допінг-тесту у спортсменів при застосуванні препарату, що містить метопролол. Вплив на здатність до керування автотранспортом та управління механізмами Наявні щодо компонентів дані передбачають можливий вплив препарату на здатність до керування транспортними засобами та роботи з механізмами. Івабрадін може надавати несприятливий вплив на здатність до керування автомобілем. Пацієнтів слід попередити про те, що івабрадин може викликати зміну мінливості яскравості в обмеженій зоні зорового поля (в основному, у вигляді фосфенів). Феномен зміненого світлового сприйняття може спричинити різку зміну інтенсивності освітлення, особливо при поїздках у нічний час. Івабрадін не впливає на роботу з механізмами. У постреєстраційному періоді були повідомлення про утруднення керування автомобілем через симптоми з боку органу зору на фоні прийому івабрадину. Метопролол впливає на здатність керувати транспортними засобами та роботу з механізмами. Пацієнтів слід попередити про можливі небажані симптоми (такі як головний біль, запаморочення, підвищена стомлюваність). Крім того, ці клінічні симптоми можуть посилюватися на фоні алкоголю або зміни терапії. При появі перерахованих вище симптомів пацієнтам слід утриматися від виконання видів діяльності, що вимагають концентрації уваги і високої швидкості психомоторних реакцій.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
541,00 грн
502,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.