Лекарства и БАД Хиты продаж
Склад, форма випуску та упаковкаРозчин - 100 мл: Активна речовина: Діамантового зеленого – 1 г; Допоміжні речовини: Етанол (етилового спирту) 95% - 63 мл; очищеної води до 100 мл. По 10 мл у флакони/флакони-крапельниці оранжевого скла. Кожен флакон/флакон-крапельницю разом з інструкцією по застосуванню поміщають у картонну пачку. Допускається флакони/флакони-крапельниці з рівною кількістю інструкцій із застосування поміщати в групову упаковку.Опис лікарської формиПрозора, інтенсивно зеленого кольору рідина із запахом спирту.Фармакотерапевтична групаАнтисептичний засіб.ФармакодинамікаАнтисептичний засіб (активний щодо грампозитивних бактерій).Показання до застосуванняСвіжі післяопераційні та посттравматичні рубці, мейбоміт (ячмінь), блефарит, піодермія, садна, порізи, порушення цілісності шкірних покривів.Протипоказання до застосуванняГіперчутливість.Побічна діяПечіння в місці нанесення, при попаданні на слизову оболонку ока - печіння, сльозотеча.Взаємодія з лікарськими засобамиРозчин діамантового зеленого несумісний з дезінфікуючими лікарськими засобами, що містять активний йод, хлор, луги, включаючи розчин аміаку.Спосіб застосування та дозиЗовнішньо, наносять безпосередньо на пошкоджену поверхню, захоплюючи здорові тканини, що оточують.ПередозуванняНе виявлено.Запобіжні заходи та особливі вказівкиВплив на здатність до керування автотранспортом та управління механізмами Застосування препарату відповідно до інструкції не впливає на керування автотранспортом та заняття іншими потенційно небезпечними видами діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаРозчин - 100 мл: Діюча речовина: діамантовий зелений 1 г допоміжні речовини: етанол 95%. 10 мл - скляні флакони (1) - пачки картонні.Опис лікарської формиРозчин для зовнішнього застосування спиртової.Фармакотерапевтична групаАнтисептичний засіб.Клінічна фармакологіяАнтисептик для зовнішнього застосування.Показання до застосуванняСвіжі посттравматичні та післяопераційні рани, садна; піодермія; блефарит.Протипоказання до застосуванняПідвищена чутливість до діамантового зеленого.Вагітність та лактаціяНемає даних.Побічна діяПечіння одразу після застосування на пошкодженій шкірі.Спосіб застосування та дозиЗастосовують зовнішньо. Наносять безпосередньо на область пошкодження шкіри або слизової оболонки.Запобіжні заходи та особливі вказівкиПри попаданні розчину в очі спостерігається сильне печіння, сльозотеча.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаРозчин - 100 мл: Діюча речовина: діамантовий зелений 1 г допоміжні речовини: етанол 95%. 10 мл - скляні флакони (1) - пачки картонні.Опис лікарської формиРозчин для зовнішнього застосування спиртової.Фармакотерапевтична групаАнтисептичний засіб.Клінічна фармакологіяАнтисептик для зовнішнього застосування.Показання до застосуванняСвіжі посттравматичні та післяопераційні рани, садна; піодермія; блефарит.Протипоказання до застосуванняПідвищена чутливість до діамантового зеленого.Вагітність та лактаціяНемає даних.Побічна діяПечіння одразу після застосування на пошкодженій шкірі.Спосіб застосування та дозиЗастосовують зовнішньо. Наносять безпосередньо на область пошкодження шкіри або слизової оболонки.Запобіжні заходи та особливі вказівкиПри попаданні розчину в очі спостерігається сильне печіння, сльозотеча.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаРозчин - 100 мл: Активна речовина: Діамантовий зелений 1 г; Допоміжні речовини: Етанол (етиловий спирт) 95% 56 г; Вода очищена до 100мл. По 10 мл у флакони зі скломаси оранжевого скла з гвинтовою горловиною, закупорені пробками поліетиленовими та кришками нагвинчувані пластмасовими; або кришками укупорочно-нагвинчувані. По 10 мл у флакони зі скломаси оранжевого скла з гвинтовою горловиною, закупорені кришками поліетиленовими різьбовими з ущільнюючим елементом. По 15 мл у флакони зі скломаси оранжевого скла з гвинтовою горловиною, закупорені пробками поліетиленовими та кришками нагвинчувані пластмасовими; або кришками укупорочно-нагвинчувані. По 25, 50 мл у флакони зі скломаси помаранчевого скла з гвинтовою горловиною, закупорені кришками поліетиленовими різьбовими (з ущільнюючим елементом та помазком). По 10 мл у флакони зі скломаси оранжевого скла з гвинтовою горловиною, закупорені кришками поліетиленовими різьбовими з ущільнюючим елементом. По 10, 15, 25 мл у флакони з полімерних матеріалів, закупорені ковпачками полімерними гвинтовими. По 10, 15, 25 мл у флакони-крапельниці зі скломаси помаранчевого скла, закупорені пробками-крапельницями та кришками нагвинчувані. Кожен флакон, флакон-крапельницю разом з інструкцією із застосування поміщають у пачку з картону. Допускається упаковка флаконів, флаконів-крапельниць без пачки разом з рівною кількістю інструкцій із застосування в групове впакування. По 1, 5, 10, 20 л у бутлі скляні з гвинтовою горловиною, закупорені пластмасовими кришками, що нагвинчуються, з прокладками. Кожну сулію скляну з гвинтовою горловиною з інструкцією по застосуванню поміщають у ящик з гофрованого картону або пластикову або дерев'яну решетування (для стаціонарів). По 5, 10 і 20 л каністри поліетиленові (для стаціонарів) з інструкціями по застосуванню.Опис лікарської формиПрозора інтенсивно зеленого кольору рідина із запахом спирту.Фармакотерапевтична групаАнтисептичний засіб.ФармакодинамікаАнтисептичний препарат (активний щодо грампозитивних бактерій).Показання до застосуванняСвіжі післяопераційні та посттравматичні рубці, мейбоміт, блефарит, піодермія, садна, порізи, порушення цілісності шкірних покривів.Протипоказання до застосуванняПідвищена чутливість до компонентів препарату.Взаємодія з лікарськими засобамиРозчин діамантового зеленого несумісний з дезінфікуючими засобами, що містять активний йод, хлор, луги, включаючи розчин аміаку.Спосіб застосування та дозиЗовнішньо, наносять безпосередньо на пошкоджену поверхню, захоплюючи здорові тканини, що оточують.ПередозуванняДо цього часу відомостей про випадки передозування при застосуванні препарату не надходило.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаРозчин - 100 мл: Діюча речовина: діамантовий зелений 1 г допоміжні речовини: етанол 95%. 10 мл - скляні флакони (1) - пачки картонні.Опис лікарської формиРозчин для зовнішнього застосування спиртової.Фармакотерапевтична групаАнтисептичний засіб.Клінічна фармакологіяАнтисептик для зовнішнього застосування.Показання до застосуванняСвіжі посттравматичні та післяопераційні рани, садна; піодермія; блефарит.Протипоказання до застосуванняПідвищена чутливість до діамантового зеленого.Вагітність та лактаціяНемає даних.Побічна діяПечіння одразу після застосування на пошкодженій шкірі.Спосіб застосування та дозиЗастосовують зовнішньо. Наносять безпосередньо на область пошкодження шкіри або слизової оболонки.Запобіжні заходи та особливі вказівкиПри попаданні розчину в очі спостерігається сильне печіння, сльозотеча.Умови відпустки з аптекБез рецептаВідео на цю тему
311,00 грн
Склад, форма випуску та упаковкаРозчин - 100 мл: Діюча речовина: діамантовий зелений 1 г допоміжні речовини: етанол 95%. 10 мл - скляні флакони (1) - пачки картонні.Опис лікарської формиРозчин для зовнішнього застосування спиртової.Фармакотерапевтична групаАнтисептичний засіб.Клінічна фармакологіяАнтисептик для зовнішнього застосування.Показання до застосуванняСвіжі посттравматичні та післяопераційні рани, садна; піодермія; блефарит.Протипоказання до застосуванняПідвищена чутливість до діамантового зеленого.Вагітність та лактаціяНемає даних.Побічна діяПечіння одразу після застосування на пошкодженій шкірі.Спосіб застосування та дозиЗастосовують зовнішньо. Наносять безпосередньо на область пошкодження шкіри або слизової оболонки.Запобіжні заходи та особливі вказівкиПри попаданні розчину в очі спостерігається сильне печіння, сльозотеча.Умови відпустки з аптекБез рецептаВідео на цю тему
303,00 грн
Склад, форма випуску та упаковкаРозчин - 1 мл: активна речовина: діамантовий зелений – 1 г допоміжні речовини: етанол (етиловий спирт) 95% (у перерахунку на безводний етанол) – 52,07 г; вода очищена – до одержання розчину масою 100 г По 1 мл у тюбик-крапельниці з клапаном або по 10 мл у тюбик-крапельниці з гвинтовою горловиною з поліетилену високого тиску або з поліетилену низького тиску, або з поліетилену для медичних цілей. Тюбик-крапельниці з гвинтовою горловиною укупорюють кришками, що нагвинчуються. По 10 мл у флакони із трубки скляного типу ФО.
Склад, форма випуску та упаковкаРозчин - 100 мл: Діюча речовина: діамантовий зелений 1 г допоміжні речовини: етанол 95%. 10 мл - скляні флакони (1) - пачки картонні.Опис лікарської формиРозчин для зовнішнього застосування спиртової.Фармакотерапевтична групаАнтисептичний засіб.Клінічна фармакологіяАнтисептик для зовнішнього застосування.Показання до застосуванняСвіжі посттравматичні та післяопераційні рани, садна; піодермія; блефарит.Протипоказання до застосуванняПідвищена чутливість до діамантового зеленого.Вагітність та лактаціяНемає даних.Побічна діяПечіння одразу після застосування на пошкодженій шкірі.Спосіб застосування та дозиЗастосовують зовнішньо. Наносять безпосередньо на область пошкодження шкіри або слизової оболонки.Запобіжні заходи та особливі вказівкиПри попаданні розчину в очі спостерігається сильне печіння, сльозотеча.Умови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаРозчин - 100 мл: Діюча речовина: діамантовий зелений 1 г допоміжні речовини: етанол 95%. 10 мл - скляні флакони (1) - пачки картонні.Опис лікарської формиРозчин для зовнішнього застосування спиртової.Фармакотерапевтична групаАнтисептичний засіб.Клінічна фармакологіяАнтисептик для зовнішнього застосування.Показання до застосуванняСвіжі посттравматичні та післяопераційні рани, садна; піодермія; блефарит.Протипоказання до застосуванняПідвищена чутливість до діамантового зеленого.Вагітність та лактаціяНемає даних.Побічна діяПечіння одразу після застосування на пошкодженій шкірі.Спосіб застосування та дозиЗастосовують зовнішньо. Наносять безпосередньо на область пошкодження шкіри або слизової оболонки.Запобіжні заходи та особливі вказівкиПри попаданні розчину в очі спостерігається сильне печіння, сльозотеча.Умови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаРозчин - 100 мл: Діюча речовина: діамантовий зелений 1 г допоміжні речовини: етанол 95%. 10 мл - скляні флакони (1) - пачки картонні.Опис лікарської формиРозчин для зовнішнього застосування спиртової.Фармакотерапевтична групаАнтисептичний засіб.Показання до застосуванняСвіжі посттравматичні та післяопераційні рани, садна; піодермія; блефарит.Протипоказання до застосуванняПідвищена чутливість до діамантового зеленого.Вагітність та лактаціяНемає даних.Побічна діяПечіння одразу після застосування на пошкодженій шкірі.Спосіб застосування та дозиЗастосовують зовнішньо. Наносять безпосередньо на область пошкодження шкіри або слизової оболонки.Запобіжні заходи та особливі вказівкиПри попаданні розчину в очі спостерігається сильне печіння, сльозотеча.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаРозчин - 100 мл: Діюча речовина: діамантовий зелений 1 г допоміжні речовини: етанол 95%. 25 мл - флакони скляні (1) - пачки картонні.Опис лікарської формиРозчин для зовнішнього застосування спиртової.Фармакотерапевтична групаАнтисептичний засіб.Клінічна фармакологіяАнтисептик для зовнішнього застосування.Показання до застосуванняСвіжі посттравматичні та післяопераційні рани, садна; піодермія; блефарит.Протипоказання до застосуванняПідвищена чутливість до діамантового зеленого.Вагітність та лактаціяНемає даних.Побічна діяПечіння одразу після застосування на пошкодженій шкірі.Спосіб застосування та дозиЗастосовують зовнішньо. Наносять безпосередньо на область пошкодження шкіри або слизової оболонки.Запобіжні заходи та особливі вказівкиПри попаданні розчину в очі спостерігається сильне печіння, сльозотеча.Умови відпустки з аптекБез рецептаВідео на цю тему
169,00 грн
138,00 грн
Склад, форма випуску та упаковкаРозчин - 100 мл: Діюча речовина: діамантовий зелений 1 г допоміжні речовини: етанол 95%. 25 мл - флакони скляні (1) - пачки картонні.Опис лікарської формиРозчин для зовнішнього застосування спиртової.Фармакотерапевтична групаАнтисептичний засіб.Клінічна фармакологіяАнтисептик для зовнішнього застосування.Показання до застосуванняСвіжі посттравматичні та післяопераційні рани, садна; піодермія; блефарит.Протипоказання до застосуванняПідвищена чутливість до діамантового зеленого.Вагітність та лактаціяНемає даних.Побічна діяПечіння одразу після застосування на пошкодженій шкірі.Спосіб застосування та дозиЗастосовують зовнішньо. Наносять безпосередньо на область пошкодження шкіри або слизової оболонки.Запобіжні заходи та особливі вказівкиПри попаданні розчину в очі спостерігається сильне печіння, сльозотеча.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
213,00 грн
173,00 грн
Склад, форма випуску та упаковкаРозчин - 100 мл: Діюча речовина: діамантовий зелений 1 г допоміжні речовини: етанол 95%. 25 мл - флакони скляні (1) - пачки картонні.Опис лікарської формиРозчин для зовнішнього застосування спиртової.Фармакотерапевтична групаАнтисептичний засіб.Клінічна фармакологіяАнтисептик для зовнішнього застосування.Показання до застосуванняСвіжі посттравматичні та післяопераційні рани, садна; піодермія; блефарит.Протипоказання до застосуванняПідвищена чутливість до діамантового зеленого.Вагітність та лактаціяНемає даних.Побічна діяПечіння одразу після застосування на пошкодженій шкірі.Спосіб застосування та дозиЗастосовують зовнішньо. Наносять безпосередньо на область пошкодження шкіри або слизової оболонки.Запобіжні заходи та особливі вказівкиПри попаданні розчину в очі спостерігається сильне печіння, сльозотеча.Умови відпустки з аптекБез рецептаВідео на цю тему
213,00 грн
173,00 грн
Склад, форма випуску та упаковкаРозчин - 1 мл: активна речовина: діамантовий зелений – 1 г допоміжні речовини: етанол (етиловий спирт) 95% (у перерахунку на безводний етанол) – 52,07 г; вода очищена – до одержання розчину масою 100 г По 1 мл у тюбик-крапельниці з клапаном або по 10 мл у тюбик-крапельниці з гвинтовою горловиною з поліетилену високого тиску або з поліетилену низького тиску, або з поліетилену для медичних цілей. Тюбик-крапельниці з гвинтовою горловиною укупорюють кришками, що нагвинчуються. По 10 мл у флакони із трубки скляного типу ФО.
182,00 грн
136,00 грн
Склад, форма випуску та упаковкаРозчин - 100 мл: Діюча речовина: діамантовий зелений 1 г допоміжні речовини: етанол 95%. 25 мл - флакони скляні (1) - пачки картонні.Опис лікарської формиРозчин для зовнішнього застосування спиртової.Фармакотерапевтична групаАнтисептичний засіб.Клінічна фармакологіяАнтисептик для зовнішнього застосування.Показання до застосуванняСвіжі посттравматичні та післяопераційні рани, садна; піодермія; блефарит.Протипоказання до застосуванняПідвищена чутливість до діамантового зеленого.Вагітність та лактаціяНемає даних.Побічна діяПечіння одразу після застосування на пошкодженій шкірі.Спосіб застосування та дозиЗастосовують зовнішньо. Наносять безпосередньо на область пошкодження шкіри або слизової оболонки.Запобіжні заходи та особливі вказівкиПри попаданні розчину в очі спостерігається сильне печіння, сльозотеча.Умови відпустки з аптекБез рецептаВідео на цю тему
187,00 грн
143,00 грн
Склад, форма випуску та упаковкаРозчин - 100 мл: Діюча речовина: діамантовий зелений 1 г допоміжні речовини: етанол 95%. 25 мл - флакони скляні (1) - пачки картонні.Опис лікарської формиРозчин для зовнішнього застосування спиртової.Фармакотерапевтична групаАнтисептичний засіб.Клінічна фармакологіяАнтисептик для зовнішнього застосування.Показання до застосуванняСвіжі посттравматичні та післяопераційні рани, садна; піодермія; блефарит.Протипоказання до застосуванняПідвищена чутливість до діамантового зеленого.Вагітність та лактаціяНемає даних.Побічна діяПечіння одразу після застосування на пошкодженій шкірі.Спосіб застосування та дозиЗастосовують зовнішньо. Наносять безпосередньо на область пошкодження шкіри або слизової оболонки.Запобіжні заходи та особливі вказівкиПри попаданні розчину в очі спостерігається сильне печіння, сльозотеча.Умови відпустки з аптекБез рецептаВідео на цю тему
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему.
Склад, форма випуску та упаковкаКраплі - 1 мл: діюча речовина: бримонідину тартрат – 2,0 мг; допоміжні речовини: полівініловий спирт 40-88, натрію цитрат, лимонної кислоти моногідрат, натрію хлорид, хлористоводнева кислота розведена або гідроксид натрію, вода високоочищена. Краплі очні, 2 мг/мл. По 5 мл у флакон з поліетилену низької щільності, з вбудованою крапельницею і кришкою з поліетилену високої щільності, що загвинчується. По 1 або 3 флакони разом з інструкцією із застосування поміщають у пачку з картону.Опис лікарської формиПрозора, жовтувато-зелена рідина.Фармакотерапевтична групаПротиглаукомний засіб – альфа2-адреноміметик селективний.ФармакокінетикаПісля застосування 0,2% розчину очних крапель бримонідину двічі на добу протягом 10 днів середнє значення максимальної концентрації (Сmax) у плазмі крові залишається низьким (в середньому 0,06 нг/мл). При інстиляції очних крапель максимальна концентрація препарату в плазмі досягається через 0,5-2,5 год, період напіввиведення (Т1/2) препарату після місцевого застосування в середньому становить 2 години. Зв'язок із білками крові при місцевому застосуванні становить 29%. Брімонідин оборотно зв'язується з меланіном. Концентрації бримонідину в райдужній оболонці, війному тілі та сітківці після двох тижнів закапування в очі у 3-17 разів перевищували дані показники після закапування однієї дози препарату. Системне всмоктування бримонідину при місцевому застосуванні сповільнене. Метаболізується препарат переважно у печінці. Бримонідин та його метаболіти виводяться нирками.ФармакодинамікаБримонідин – селективний агоніст α2-адренорецепторів. При інстиляції 0,2% розчину бримонідину зниження внутрішньоочного тиску становить 10-12 мм рт. ст., максимальне зниження внутрішньоочного тиску досягається через 2 год, тривалість дії – 12 год. Бримонідин має подвійний механізм дії, він може знижувати внутрішньоочний тиск шляхом зниження синтезу внутрішньоочної рідини та посилення увеосклерального відтоку.Показання до застосуванняВідкритокутова глаукома, офтальмогіпертензія (в монотерапії та в комбінації з іншими препаратами, що знижують внутрішньоочний тиск).Протипоказання до застосуванняПідвищена чутливість до бримонідину або будь-якого з допоміжних компонентів препарату. Одночасний прийом з інгібіторами моноаміноксидази (МАО) та трициклічними або тетрациклічними антидепресантами (у тому числі міансерином). Дитячий вік до 2-х років (безпека та ефективність препарату для цієї вікової категорії не встановлені). Період грудного вигодовування. З обережністю: У пацієнтів з нирковою недостатністю (кліренс креатиніну нижче 40 мл/хв) та печінковою недостатністю. У пацієнтів з ортостатичною гіпотензією, серцевою недостатністю та недостатністю мозкового кровообігу, депресією, синдромом Рейно, облітеруючим тромбангіїтом бримонідин може посилювати тяжкість перебігу захворювань, зумовлених судинною недостатністю. У пацієнтів, які одночасно проходять терапію гіпотензивними препаратами та (або) серцевими глікозидами. Застосування препарату у дітей віком до 2 років не рекомендовано. Діти віком від 2 до 7 років. У період лікування необхідний ретельний контроль стану пацієнтів віком від 2 до 7 років (особливо з масою тіла до 20 кг) у зв'язку з високою частотою народження та вираженості сонливості. При розвитку алергічних реакцій на препарат необхідно припинити лікування та звернутися до лікаря. Можливе підвищення внутрішньоочного тиску у разі розвитку реакцій уповільненої гіперчутливості.Вагітність та лактаціяДослідження безпеки та ефективності застосування бримонідину у вагітних та годуючих не проводилися. У дослідженнях на тваринах місцеве застосування бримонідину не призводило до порушення внутрішньоутробного розвитку. Застосування бримонідину при вагітності допускається лише у випадках, коли очікувана користь для матері перевищує потенційний ризик для плода чи дитини. Немає точних даних про проникнення в грудне молоко бримонідину при місцевому застосуванні, проте ризик не може бути повністю виключений. При призначенні в період лактації грудне вигодовування рекомендується припинити на час лікування.Побічна діяНайбільш часто зустрічаються небажаними реакціями з боку органу зору є алергічний кон'юнктивіт, гіперемія кон'юнктиви, свербіж слизової оболонки очей і шкіри повік. Більшість небажаних реакцій мали швидкий характер і легкий ступінь тяжкості (не вимагають припинення лікування). За даними клінічних досліджень симптоми алергічних реакцій з боку очей спостерігалися в 12,7% випадків (причини припинення лікування в 11,5% випадків), при цьому у більшості пацієнтів вони виявлялися через 3-6 місяців застосування препарату. Частота виникнення побічних ефектів класифікувалася так: дуже часто (≥1/10), часто (від ≥1/100 до З боку органу зору: Дуже часто – гіперемія кон'юнктиви, відчуття печіння, свербіж шкіри повік та слизової оболонки очей, відчуття стороннього тіла, порушення чіткості зорового сприйняття, алергічний блефарит, алергічний блефарокон'юнктивіт, алергічний кон'юнктивіт, фолікулярний кон'юнктив. Часто - гіперемія і набряк повік, блефарит, набряк кон'юнктиви і слизова оболонка, що відділяється з очей, крововилив у кон'юнктиву, кон'юнктивіт, ретенційна сльозотеча, епіфора, біль в оці та сльозотеча, фолікулез кон'юнктиви очей, місцеві алерг , катаракта, кератит, ураження повік, фоточутливість, поверхнева плямиста кератопатія, випадання поля зору, функціональне ураження склоподібного тіла, крововилив у склоподібне тіло, плаваючі помутніння в склоподібному тілі та зниження гостроти зору, світлобоязнь, ерозія та помутніння рогівки поверхні ока, збліднення кон'юнктиви. Нечасто – ячмінь. Дуже рідко – ірит, міоз. З боку центральної нервової системи: Дуже часто – головний біль, сонливість. Часто – запаморочення, порушення смакових відчуттів. Нечасто – депресія. Дуже рідко - непритомність, безсоння. З боку серцево-судинної системи: Нечасто – серцебиття/аритмії (включаючи брадикардію та тахікардію). Дуже рідко – підвищення або зниження артеріального тиску. З боку органів дихання: Часто – бронхіт, фарингіт, кашель, задишка. Нечасто – сухість слизової оболонки носа. Рідко – задишка. З боку шлунково-кишкового тракту: Дуже часто – сухість слизової оболонки рота. Часто – шлунково-кишкові розлади. З боку шкіри та підшкірно-жирової клітковини: Часто – висип, еритема, свербіж, набряк обличчя. Інфекційні та паразитарні захворювання: Часто – грипоподібний синдром, інфекційне захворювання (озноб та респіраторна інфекція), риніт, синусит, у т.ч. інфекційний. З боку імунної системи: Нечасто – системні алергічні реакції. Лабораторні показники: Часто – гіперхолестеринемія. Інші: Дуже часто – стомлюваність. Часто – астенія. У дітей відмічено: апное, брадикардію, зниження артеріального тиску, гіпотермію, м'язову гіпотонію, блідість, сонливість, зниження уваги (див. розділ "З обережністю"). Післяреєстраційне застосування 2 мг/мл очних крапель бримонідину вивило небажані реакції, зазначені нижче, джерелом яких були спонтанні повідомлення при невідомому розмірі популяції, тому вказати частоту їх виникнення неможливо: Порушення з боку органу зору: іридоцикліт (передній увеїт). З боку шкіри та підшкірно-жирової клітковини: алергічні реакції з боку шкіри, включаючи еритему, набряк обличчя, свербіж, висип та возодилатацію судин шкіри повік. З боку шлунково-кишкового тракту: нудота.Взаємодія з лікарськими засобамиДосліджень щодо вивчення взаємодії препарату з іншими лікарськими засобами не проводилося. Бримонідин протипоказаний пацієнтам, які приймають інгібітори моноаміноксидази (МАО), та пацієнтам, які приймають трициклічні або тетрациклічні антидепресанти (в т.ч. міансерин). Бримонідин у концентрації 2 мг/мл може посилювати дію речовин, що впливають на центральну нервову систему (алкоголь, барбітурати, опіоїди, седативні препарати та анестетики). Слід виявляти обережність у разі прийому препаратів, здатних впливати на всмоктування в кров та метаболізацію адреналіну, норадреналіну та інших так званих біогенних амінів (хлорпромазин, метилфенідат, резерпін). У деяких пацієнтів після застосування розчину бримонідину у концентрації 2 мг/мл відзначається невелике зниження артеріального тиску. Слід бути обережними при одночасному застосуванні з гіпотензивними препаратами та/або препаратами групи серцевих глікозидів (наперстянки). При одночасному системному введенні агоністів або антагоністів адренорецепторів (наприклад, ізопреналіну або празозину) вперше, а також при зміні дози цих системних препаратів, що одночасно вводяться (незалежно від способу їх введення), можуть виникати взаємодії з агоністами альфа-адренорецепторів або впливу на їх ефекти .Спосіб застосування та дозиМісцево. Кон'юнктивальний мішок ураженого ока по 1 краплі препарату 2 рази на добу з інтервалом між введеннями 12 годин. Тривалість лікування визначається лікарем. З метою зменшення можливої системної абсорбції препарату рекомендується злегка прикрити повіку та притиснути слізний мішок у внутрішнього кута ока (закриваючи слізну точку) протягом однієї хвилини. Цей прийом слід виконувати відразу після закапування кожної краплі. У разі необхідності використання двох або більшої кількості офтальмологічних препаратів різні препарати слід закопувати з інтервалом 5-15 хвилин. Очні мазі мають бути застосовані в останню чергу. Пацієнти з порушенням функції нирок та печінки Застосування бримонідину у пацієнтів з порушенням функції печінки та нирок не вивчене, при лікуванні таких пацієнтів необхідно бути обережними. Пацієнти похилого віку У пацієнтів похилого віку не відзначали відмінностей у безпеці чи ефективності порівняно з дорослими пацієнтами. Сmах та Т1/2 бримонідину були подібними у літніх (65 років і старше) і молодших пацієнтів дорослої популяції, що демонструє відсутність значного впливу віку на системне всмоктування та виведення бримонідину. Не обов'язково модифікувати дозування у пацієнтів похилого віку. Застосування у дітей Бримонідин протипоказаний дітям віком до 2 років. У дітей віком від 2 до 7 років при застосуванні 0,2% бримонідину можливе виникнення сонливості, що може спричинити припинення лікування. Слід здійснювати ретельний контроль за станом пацієнта у зв'язку з високою частотою випадків сонливості. Частота сонливості може знижуватися зі збільшенням віку, але більшою мірою визначається масою тіла: у дітей з масою ≤ 20 кг сонливість може частіше відзначатись у порівнянні з дітьми з масою > 20 кг.ПередозуванняПередозування при місцевому застосуванні Симптоми передозування при місцевому застосуванні препарату представлені раніше відміченими небажаними реакціями. Передозування при випадковому прийомі препарату внутрішньо (дорослі пацієнти) Повідомлень про випадки передозування у дорослих мало. Можливі наступні симптоми: пригнічення центральної нервової системи, сонливість, пригнічення та непритомність, гіпотензія, брадикардія, зниження температури тіла, ціаноз шкірних покривів, апное, астенія, блювання, судоми, аритмія, міоз. Лікування передозування при прийомі препарату внутрішньо включає підтримуючу та симптоматичну терапію, необхідно підтримувати прохідність дихальних шляхів. Передозування у дітей та підлітків Передозування бримонідином (як додаткова терапія вродженої глаукоми при випадковому прийомі внутрішньо) спостерігалася у дітей молодшого віку (2-7 років). Симптоми: непритомність, загальмованість, сонливість, гіпотензія, гіпотонія, брадикардія, гіпотермія, ціаноз, блідість, пригнічення дихання та апное. Лікування: проведення підтримуючої та симптоматичної терапії, контроль прохідності дихальних шляхів, може бути необхідна інтенсивна терапія із застосуванням інтубації.Запобіжні заходи та особливі вказівкиБримонідин може посилювати перебіг синдромів, що супроводжуються судинною недостатністю. Бримонідин слід обережно застосовувати у пацієнтів з депресією, порушенням мозкового або коронарного кровообігу, синдромом Рейно, ортостатичною гіпотензією або облітеруючим тромбангіїтом. Незважаючи на те, що за результатами клінічних досліджень не виявлено значного впливу бримонідину на артеріальний тиск, у пацієнтів із серцево-судинними захворюваннями препарат слід застосовувати з обережністю. Препарат Брім Антиглау ЕКО є стерильним розчином та не містить консервантів. Спеціальна система закупорювання багатодозового флакона-крапельниці запобігає мікробіологічному забруднення завдяки спеціальній силіконовій мембрані та фільтрації повітря, що засмоктується у флакон. Забруднення не може потрапити до розчину, а вміст флакона залишається стерильним протягом 90 днів. Клінічні дослідження препарату Брім Антиглау ЕКО у пацієнтів, які застосовують контактні лінзи, не проводились. Перед застосуванням препарату слід зняти контактні лінзи. Інтервал часу між використанням препарату та повторним встановленням контактних лінз повинен становити не менше 15 хв. Не використовувати розчин після закінчення терміну придатності, вказаного на флаконі. Вплив на здатність до керування автотранспортом та управління механізмами Препарат може викликати стан втоми або сонливості, зниження чіткості зору, особливо вночі або в умовах недостатнього освітлення, тому в період лікування препаратом слід утриматися від керування транспортними засобами та обслуговування рухомих механізмів.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
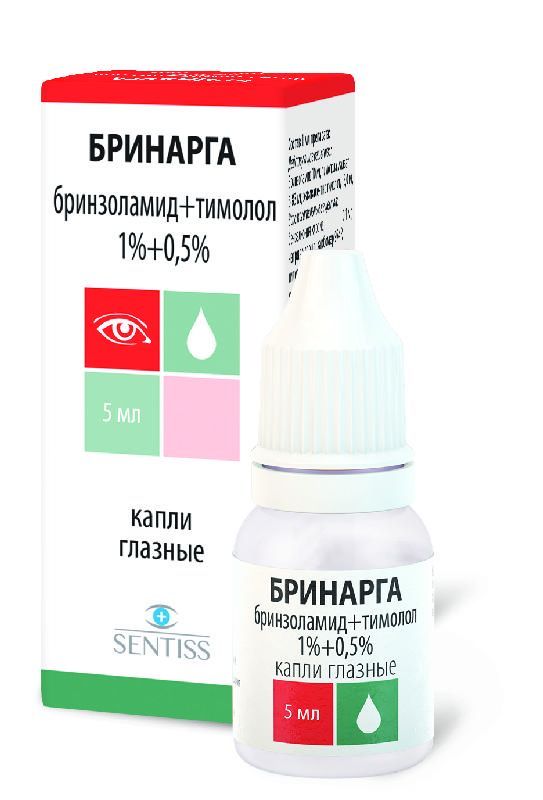
Склад, форма випуску та упаковкаКраплі - 1 мл: Бринзоламід – 10 мг, Тимололу малеат – 6,83 мг (еквівалентно тимололу – 5 мг); Допоміжні речовини: Бензалконію хлорид – 0,1 мг; динатрію едетат – 0,1 мг; натрію хлорид – 1,0 мг; тилоксапол – 0,25 мг; манітол - 33 мг; карбомер 974Р – 4,2 мг; натрію гідроксид та/або хлористоводнева кислота - до pH 7,3; вода для ін'єкцій – до 1,0 мл. По 5 мл препарату в непрозорому пластиковому флаконі, закупореному пробкою-крапельницею і ковпачком білого кольору, що загвинчується, з контролем першого розтину. По 1 або 3 флакони разом з інструкцією із застосування в картонній пачці.Опис лікарської формиСуспензія білого чи майже білого кольору.Фармакотерапевтична групаПротиглаукомний засіб комбінований (карбоангідрази інгібітор + бета-адреноблокатор).ФармакокінетикаАбсорбція При місцевому застосуванні бринзоламід та тимолол проникають у системний кровотік. Максимальна концентрація (Сmax) в еритроцитах близько 184 рМ. У рівноважному стані, після застосування бринзоламіду і тимололу середня Сmax тимололу в плазмі і площа під кривою концентрація-час за 12 годин (AUC0-12ч) тимололу становила 0,824±0,453 нг/мл та 4,71±4,29нг*ч/мл, відповідно, а середня Сmax тимололу була досягнута за 0,79±0,45 год. Розподіл Бринзоламід помірно зв'язується з білками плазми (близько 60%) і накопичується в еритроцитах внаслідок вибіркового зв'язування з карбоангідразою II і, меншою мірою, з карбоангідразою I. Його активний метаболіт N-дезетилбрінзоламід також накопичується в еритроцитах. Завдяки спорідненості бринзоламіду та його метаболіту до еритроцитів та тканинної карбоангідрази їхня концентрація в плазмі низька. Метаболізм Метаболізм бринзоламіду відбувається шляхом N-деалкілування, О-деалкілування та окислення N-пропілового бічного ланцюга. Основний метаболіт - N-дезетилбрінзоламід, у присутності бринзоламіду, зв'язується з карбоангідразою I і також накопичується в еритроцитах. Дослідження in vitro показали, що за метаболізм бринзоламіду відповідає головним чином ізофермент CYP3A4, а також ізоферменти CYP2A6, CYP2B6, CYP2C8 та CYP2C9. Метаболізм тимололу відбувається двома шляхами: з утворенням етаноламінного бічного ланцюга на тіадіазольному кільці та з формуванням етанольного бічного ланцюга у азоту морфоліну та аналогічного бічного ланцюга з карбонільною групою, сполученою з азотом. Метаболізм тимололу здійснюється головним чином CYP2D6. Виведення Бринзоламід виводиться в основному із сечею та калом у порівняльних кількостях 32% та 29% відповідно. Близько 20% виводиться як метаболітів із сечею. У сечі виявляються в основному брінзоламід та N-дезетилбрінзоламід, а також залишкові кількості ( Тимолол та його метаболіти виводяться в основному нирками. Близько 20% тимололу виводиться із сечею у постійному вигляді, решта - як метаболітів. Т1/2 тимололу становить 4,8 години після місцевого поєднаного застосування бринзоламіду і тимололу.ФармакодинамікаМеханізм дії Препарат Брінарга містить дві активні речовини: бринзоламід та тимололу малеат, які знижують підвищений внутрішньоочний тиск (ВГД), насамперед, за рахунок зниження секреції внутрішньоочної рідини, проте різними шляхами. Комбінована дія бринзоламіду та тимололу перевищує дію кожної речовини окремо для зниження ВГД. Бринзоламід є інгібітором карбоангідрази II. Інгібування карбоангідрази в циліарному тілі очного яблука знижує продукцію внутрішньоочного рідини, імовірно, завдяки уповільненню утворення іонів бікарбонату з подальшим зниженням транспорту натрію та рідини. Тимолол - неселективний блокатор β-адренорецепторів без симпатоміметичної активності, не має прямого депресивного впливу на міокард, не має мембраностабілізуючої активності. Ряд досліджень показали, що при місцевому застосуванні тимолол знижує утворення внутрішньоочної рідини та незначно посилює її відтік.Показання до застосуванняЗниження підвищеного внутрішньогразного тиску при відкритокутовій глаукомі та внутрішньоочній гіпертензії у пацієнтів, у яких монотерапія виявилася недостатньою для зниження внутрішньоочного тиску.Протипоказання до застосуванняІндивідуальна підвищена чутливість до компонентів препарату, сульфонамідів або інших β-адреноблокаторів. Реактивні захворювання дихальних шляхів, зокрема. бронхіальна астма (БА), бронхіальна астма в анамнезі, хронічні обструктивні захворювання легких тяжкого перебігу. Синусова брадикардія, синдром слабкості синусового вузла, синоатріальна блокада, атріовентрикулярна (АВ) блокада ІІ-ІІІ ступеня, виражена серцева недостатність або кардіогенний шок. Алергічний риніт тяжкої течії. Гіперхлоремічний ацидоз. Тяжка ниркова недостатність. Вагітність, період годування груддю, дитячий вік до 18 років.Вагітність та лактаціяПрепарат Брінарга протипоказаний до застосування при вагітності та в період грудного вигодовування.Побічна діяОгляд профілю безпеки Найпоширенішими небажаними реакціями в клінічних дослідженнях були затуманювання зору, подразнення очей, біль у оці, які зустрічалися приблизно у 2-7% пацієнтів. Нижче представлені небажані реакції, відмічені під час клінічних досліджень препарату Брінарга та його індивідуальних компонентів – бринзоламіду та тимололу. Небажані реакції перераховані з використанням наступних позначень частоти: дуже часто (>1/10), часто (від >1/100 до 1/1000 до 1/10000 до Інфекційні та паразитарні захворювання - Частота невідома: назофарингіт3, фарингіт3, синусит3, риніт3. Порушення з боку крові та лімфатичної системи - Частота невідома: зменшення кількості еритроцитів3, підвищення вмісту хлоридів у крові3. Порушення з боку імунної системи - Частота невідома: анафілаксія2, системний червоний вовчак2, системні алергічні реакції, у тому числі ангіоневротичний набряк2, місцева та генералізована висипка2, гіперчутливість1, кропив'янка2, сверблячка2. Порушення з боку обміну речовин та харчування - Частота невідома: гіпоглікемія2, зниження апетиту3. Порушення психіки - Нечасто: безсоння; Частота невідома: депресія1, втрата пам'яті2, апатія3, депресивний настрій3, зниження лібідо3, нічні кошмари2,3, нервозність3. Порушення з боку нервової системи: - Часто: дисгевзія1; Частота невідома: церебральна ішемія2, цереброваскулярне порушення2, непритомність2, посилення ознак та симптомів міастенії gravis2, сонливість3, моторні дисфункції3, амнезія3, погіршення пам'яті3, парестезії2,3, тремор3, гіпестезія3, агевзія1,2 Порушення з боку органу зору: - Часто: затуманювання зору1, біль у оці1, подразнення очей1; Нечасто: ерозія рогівки1, точковий кератит1, випіт у передню камеру ока1, фотофобія1, синдром "сухого ока"1, виділення з ока1, свербіж в оці1,3, відчуття стороннього тіла в очах1, гіперемія ока1, гіперемія склери1, підвищена сльозота , Ерітема век1; Частота невідома: збільшення ескавації диска зорового нерва3, відшарування судинної оболонки після фільтруючої операції2, кератит2,3, кератопатія3, дефект епітелію рогівки3, порушення епітелію рогівки3, підвищення ВГД3, відкладення в оці3, фарбування рогівки3, фарбування рогівки3 мейбомієвих залоз3, диплопія2,3, зниження контрастності зору3, фотопсія3, зниження гостроти зору2,3,порушення зору1, птеригіум3, відчуття дискомфорту в оці3, "сухий" кератокон'юнктивіт3, гіпестезія ока3, пігментація склери3, субкон'юнктивальна кіста3, розлад зору3, припухлість ока3, алергічні реакції ока3, мадаоз3, мадаоз3, на краях повік3, підвищена сльозотеча3. Порушення з боку органу слуху та лабіринтні порушення - Частота невідома: вертиго3, дзвін у вухах3. Порушення з боку серця - Частота невідома: зупинка серця2, серцева сторона серцянедостатність2, хронічна серцева недостатність2, АВ-блок2, кардіо-респіраторний дистрес-синдром3, стенокардія3, брадикардія2,3, нерегулярна частота серцевих скорочень3, аритмія2,3,3 тахікардія3, збільшення частоти серцевих скорочень3, біль у грудях2, набряк2. Порушення з боку судин – Нечасто: зниження артеріального тиску1; Частота невідома: гіпотензія2, гіпертензія3, підвищення артеріального тиску1, феномен Рейно2, холодні кисті та стопи2. Порушення з боку дихальної системи, органів грудної клітки та середостіння - Нечасто: кашель1; Частота невідома: бронхоспазм2 (переважно у пацієнтів з бронхоспастичною хворобою в анамнезі), задишка1, астма3, носова кровотеча1, гіперреактивність бронхів3, роздратування гортані3, закладеність носа3, закладеність верхніх дихальних шляхів3, синдром постназального3 . Порушення з боку шлунково-кишкового тракту (ЖКТ) - Частота невідома: блювання2,3, біль у верхній частині черевної порожнини1,3, біль у животі2, діарея1,3, сухість у роті1, нудота1,3, езофагіт3, диспепсія2,3, відчуття дискомфорту у черевній порожнині3, відчуття дискомфорту у шлунку3, посилення перистальтики3, шлунково-кишковий розлад3, гіпестезія та парестезія порожнини рота3, метеоризм3. Порушення з боку печінки та жовчовивідних шляхів Частота невідома: порушення показників функції печінки3. Порушення з боку шкіри та підшкірних тканин - Частота невідома: кропив'янка3, макуло-папульозний висип2,3, генералізований свербіж3, ущільнення шкіри3, дерматит3, алопеція1, псоріазоформний висип або загострення псоріазу2, висип1,3 Порушення з боку скелетно-м'язової та сполучної тканини - Частота невідома: міалгія1 м'язові спазми3, артралгія3, біль у спині3, біль у кінцівках3. Порушення з боку нирок та сечовивідних шляхів - Частота невідома: біль у ділянці нирок3, поллакіурія3. Порушення з боку статевих органів та молочної залози - Частота невідома: еректильна дисфункція3, сексуальна дисфункція2, зниження лібідо2. Загальні розлади та порушення у місці введення - Частота невідома: біль у грудях1, біль3, стомлюваність1,2, астенія2,3, нездужання3, відчуття дискомфорту у грудях3, аномальні відчуття3, відчуття тривожності3, дратівливість3, периферичний набряк3, залишки лікарського засобу. Лабораторні та інструментальні дані - Частота невідома: збільшення вмісту калію в крові1, збільшення вмісту лактатдегідрогенази в крові1. 1 Побічні реакції, що спостерігаються при застосуванні комбінації бринзоламід + тимолол. 2 Побічні реакції, що спостерігаються при монотерапії тимололом. 3 Побічні реакції, що спостерігаються під час монотерапії бринзоламідом. Опис окремих небажаних реакцій Дисгевзія (гіркий або незвичайний смак у роті після інстиляції) часто повідомляється про системну небажану реакцію, пов'язану із застосуванням препарату Брінарга під час клінічних випробувань. Ймовірно, це пов'язано з бринзоламідом і спричинене проникненням крапель очних у носоглотку через слізний канал. Оклюзія слізних каналів або обережне закривання повік після інстиляції може допомогти зменшити цей ефект. Препарат Брінарга містить брінзоламід, який є інгібітором карбоангідрази і має системну абсорбцію. Ефекти, що виникають з боку шлунково-кишкового тракту, нервової системи, крові та лімфатичної системи, нирок та сечовивідних шляхів, обміну речовин та харчування, в основному, пов'язані з системною дією інгібіторів карбоангідрази. Аналогічні небажані реакції, характерні для пероральних форм інгібіторів карбоангідрази, можуть спостерігатися і при місцевому їх застосуванні. При місцевому застосуванні тимолол проникає в системний кровотік, що може спричинити небажані реакції, подібні до тих, що виникають при системному введенні β-адреноблокаторів. Перелічені небажані реакції включають реакції, що зустрічаються при застосуванні інших β-адреноблокаторів у формі очні краплі. Додаткові небажані реакції, пов'язані з використанням індивідуальних активних компонентів, які потенційно можуть бути при застосуванні препарату Брінарга, описані вище. Частота системних небажаних реакцій при місцевому застосуванні нижча, ніж при системному введенні.Взаємодія з лікарськими засобамиПрепарат Брінарга містить бринозоламід, інгібітор карбоангідрази, який при місцевому застосуванні може абсорбуватися системно. Описано випадки порушення кислотно-лужної рівноваги внаслідок застосування пероральних інгібіторів карбоангідрази. Слід враховувати можливість таких порушень у пацієнтів, які застосовують препарат Брінарга. Не рекомендується одночасне застосування з пероральними інгібіторами карбоангідрази, оскільки існує можливість посилення системних побічних реакцій. За метаболізм бринзоламіду відповідають ізоферменти цитохрому P-450: CYP3A4 (в основному), CYP2A6, CYP2B6, CYP2C8 та CYP2C9. Слід з обережністю призначати препарати, що інгібують ізофермент CYP3A4, такі як кетоконазол, ітраконазол, клотримазол, ритонавір і тролеандоміцин, внаслідок можливого інгібування метаболізму ринзоламіду ізоферментом CYP3A4. Слід бути обережними при спільному призначенні інгіоіторів ізоферменту CYP3A4. Проте накопичення бринзоламіду малоймовірне, оскільки він виводиться нирками. Бринзоламід не є інгібітором ізоферменту цитохрому Р-450. Посилення системної дії β-адреноблокаторів (зниження частоти серцевих скорочень, депресія) може розвиватися при одночасному застосуванні інгібіторів CYP2D6 (хінідину, флуоксетину, пароксетину) та тимололу. Існує ймовірність посилення гіпотензивної дії та/або розвитку вираженої брадикардії при одночасному застосуванні β-адреноблокаторів для місцевого застосування з блокаторами кальцієвих каналів для прийому внутрішньо, гуанетидином, β-адреноблокаторами, антиаритмічними препаратами (включаючи аміодарон) і патогенітом. β-адреноблокатори можуть зменшувати відгук на адреналін під час лікування анафілактичних реакцій. Слід обережно призначати препарат пацієнтам з атопією або анафілаксією в анамнезі (див. розділ "Особливі вказівки"). У деяких випадках, внаслідок одночасного застосування β-адреноблокаторів для місцевого застосування та адреналіну (епінефрину), може розвиватися мідріаз. Ефект, що чиниться на внутрішньоочний тиск, або відомі ефекти системних β-адреноблокаторів можуть посилюватися, якщо тимолол призначається пацієнту, який вже отримує системний β-адреноблокатор. Таких пацієнтів слід ретельно спостерігати. Застосування двох бета-адреноблокаторів місцевої дії не рекомендується. У разі застосування з іншими місцевими офтальмологічними препаратами інтервал між застосуванням повинен становити не менше 5 хв.Спосіб застосування та дозиМісцево. Флакон перед використанням струшувати. По 1 краплі кон'юнктивальний мішок ока 2 рази на добу. Після застосування препарату для зменшення ризику системних побічних реакцій рекомендується легке натискання пальцем на область проекції слізних мішків у внутрішнього кута ока протягом 1-2 хвилин після інстиляції препарату – це знижує системну абсорбцію препарату. Якщо доза була пропущена, лікування слід продовжити з наступної дози за розкладом. Доза не повинна перевищувати 1 краплі у кон'юнктивальний мішок ока 2 рази на добу. У разі заміни будь-якого антиглаукомного препарату на препарат Брінарга слід розпочати застосування препарату Брінарга наступного дня після відміни попереднього препарату. Не слід торкатися кінчиком пробки-крапельниці до будь-якої поверхні, щоб уникнути забруднення флакона та його вмісту. Флакон слід закривати після кожного використання.ПередозуванняСимптоми Можуть спостерігатися симптоми передозування β-адреноблокаторів у разі випадкового прийому препарату внутрішньо: брадикардія, гіпотензія, серцева недостатність та бронхоспазм. Внаслідок дії бринзоламіду може відбутися порушення електролітного балансу, розвиток ацидозного стану, порушення з боку центральної нервової системи. Лікування Симптоматична та підтримуюча терапія. Необхідно стежити за рівнем електролітів у сироватці крові (зокрема, за вмістом калію) та pH крові. Дослідження показали, що гемодіаліз тимололу є неефективним.Запобіжні заходи та особливі вказівкиСистемні ефекти Бринзоламід та тимолол можуть піддаватися системній абсорбції. Тимолол при місцевому застосуванні може викликати такі ж побічні реакції з боку серцево-судинної та дихальної систем, а також інші небажані реакції, як і системні β-адреноблокатори. Реакції гіперчутливості, характерні для всіх похідних сульфонамідів, можуть розвинутись при застосуванні препарату Брінарга внаслідок системної абсорбції. У разі появи серйозних небажаних реакцій або гіперчутливості слід припинити прийом препарату. Порушення з боку серця У пацієнтів із серцево-судинними захворюваннями (наприклад, ішемічною хворобою серця, стенокардією Принцметала, серцевою недостатністю) та гіпотензією, терапія β-блокаторами має бути критично оцінена та розглянута можливість лікування іншими активними речовинами. Слід уважно стежити за появою ознак загострення захворювання та небажаних реакцій у пацієнтів, які страждають на серцево-судинні захворювання. Порушення з боку судин З обережністю слід призначати пацієнтам із вираженим порушенням/розладом периферичного кровообігу (хвороба Рейно або синдром Рейно тяжкої форми). Гіпертиреоз β-адреноблокатори можуть маскувати симптоми гіпертиреозу. М'язова слабкість Повідомлялося, що β-адреноблокатори посилюють м'язову слабкість, яка спостерігається при деяких симптомах міастенії (наприклад, диплопії, птозі та загальної слабкості). Порушення з боку дихальної системи Повідомлялося про реакцію з боку дихальної системи, включаючи смерть від бронхоспазму у пацієнтів з бронхіальною астмою після прийому β-адреноблокаторів для місцевого застосування. Гіпоглікемія/діабет β-адреноблокатори слід з обережністю призначати пацієнтам зі схильністю до спонтанної гіпоглікемії або пацієнтам, які страждають на лабільний перебіг діабету, оскільки ці препарати можуть маскувати симптоми гострої гіпоглікемії. Порушення кислотно-основної рівноваги Описано розвиток порушення кислотно-лужної рівноваги при застосуванні пероральних форм інгібіторів карбоангідрази. У пацієнтів з ризиком ниркової недостатності препарат слід застосовувати з обережністю у зв'язку з можливим ризиком виникнення метаболічного ацидозу. Концентрація уваги Інгібітори карбоангідрази, що застосовуються перорально, можуть впливати на здатність займатися діяльністю, що потребує підвищеної уваги та (або) фізичної координації у пацієнтів похилого віку. Ці явища можуть спостерігатися, т.к. бринзоламід проникає у системний кровотік при місцевому застосуванні. Анафілактичні реакції Пацієнти з атопією або важкими анафілактичними реакціями на різні алергени в анамнезі, які отримують β-адреноблокатори, можуть сильніше реагувати на дію цих алергенів, а також можуть бути резистентними до звичайних доз адреналіну при лікуванні анафілактичних реакцій. Відшарування судинної оболонки ока Описано випадки відшарування судинної оболонки ока при застосуванні лікарських засобів, що перешкоджають утворенню внутрішньоочної рідини (наприклад, тимололу, ацетазоламіду) після фільтруючих операцій. Хірургічна анестезія Дія β-адреноблокаторів у складі офтальмологічних препаратів може блокувати системну дію β-агоністів, наприклад, адреналіну. Анестезіолог повинен бути поінформований про прийом пацієнта тимололу. Супутня терапія При застосуванні препарату Брінарга пацієнтами, які приймають системні β-адреноблокатори, необхідно враховувати можливе взаємне посилення фармакологічної дії препаратів як щодо відомих системних ефектів β-адреноблокаторів, так і щодо зниження внутрішньоочного тиску. Необхідне ретельне спостереження за такими пацієнтами. Спільне застосування двох β-адреноблокаторів місцевої дії не рекомендується. Існує ймовірність посилення системних ефектів, що виникають внаслідок інгібування карбоангідрази у пацієнтів, які приймають пероральні інгібітори карбоангідрази та препарат Брінарга. Одночасне призначення препарату Брінарга та пероральних інгібіторів карбоангідрази не рекомендується. Ефекти з боку органу зору Вплив бринзоламіду на функцію ендотелію рогівки у пацієнтів із порушеннями рогівки (особливо пацієнтів із низьким числом ендотеліальних клітин) не вивчався. У пацієнтів, які носять контактні лінзи, необхідно ретельно спостерігати за їх станом рогівки при застосуванні бринзоламіду, оскільки інгібітори карбоангідрази можуть впливати на гідратацію рогівки. Рекомендується ретельне спостереження за пацієнтами з порушеннями рогівки, наприклад, пацієнтами з цукровим діабетом або дистрофією рогівки. Бензалконію хлорид Бензалконію хлорид, що входить до складу препарату Брінарга, може викликати подразнення очей, а також змінювати колір м'яких контактних лінз. Слід уникати контакту з м'якими контактними лінзами. Перед застосуванням препарату контактні лінзи слід зняти та встановити назад не раніше, ніж через 15 хвилин після застосування препарату. Препарат Брінарга містить бензалконію хлорид, який може викликати точкову кератопатію та (або) токсичну виразкову кератопатію. При тривалому застосуванні препарату слід ретельно спостерігати за станом пацієнтів. Порушення функції печінки Слід застосовувати препарат Брінарга з обережністю у пацієнтів із тяжкою печінковою недостатністю. Вплив на здатність до керування автотранспортом та управління механізмами Препарат Брінарга незначно впливає на здатність до керування та управління механізмами. Якщо у пацієнта після застосування препарату виникло тимчасове затуманювання зору, не рекомендується керувати автомобілем та займатися видами діяльності, що вимагають підвищеної уваги та реакції до його відновлення. Інгібітори карбоангідрази можуть послабити здатність виконувати завдання, що вимагають концентрації уваги та/або координації рухів.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
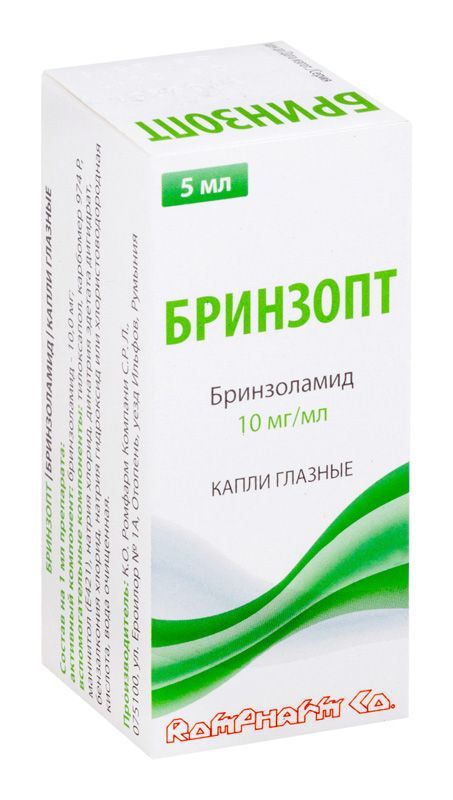
Склад, форма випуску та упаковкаКраплі - 1 мл: Діюча речовина: бринзоламід – 10 мг; Допоміжні речовини: бензалконію хлорид 0,1 мг, динатрію едетату дигідрат 0,1 мг, натрію хлорид 2,5 мг, тилоксапол 0,25 мг, манітол 33,0 мг, карбомер (974Р) 4,2 мг, 5М р-р натрію гідроксиду до рН 7,5, 1М розчин кислоти хлористоводневої до рН 7,5, вода для ін'єкцій до 1 мл. Краплі очні 1%. По 5 мл або 10 мл у поліетиленовому флаконі з пробкою-крапельницею і ковпачком помаранчевого кольору, що нагвинчується, з контролем першого розтину. По 1 або 3 флакони з інструкцією із застосування в картонній пачці.Опис лікарської формиБіла чи майже біла суспензія.Фармакотерапевтична групаПротиглаукомний препарат, інгібітор карбоангідрази.ФармакокінетикаПри місцевому застосуванні бринзоламід проникає у системний кровотік. Бринзоламід адсорбується в еритроцитах внаслідок виборчого зв'язування. Відбувається утворення метаболіту – N-дезетил бринзоламіду, який також зв'язується з карбоангідразою та накопичується в еритроцитах. У присутності бринзоламіду метаболіт пов'язується головним чином з карбоангідразою I. У плазмі концентрації бринзоламіду та його метаболіту нижче межі кількісного визначення ( Бринзоламід виводиться, в основному, із сечею у незмінному вигляді. Основний метаболіт (N-дезетилбрінзоламід) та низькі концентрації інших метаболітів (N-дезметоксипропілу та О-десметилу) також виявляються в сечі.ФармакодинамікаПідвищення внутрішньоочного тиску є основним фактором ризику пошкодження зорового нерва та звуження меж полів зору. Бринзоламід є інгібітором карбоангідрази II. Внаслідок інгібування карбоангідрази II відбувається уповільнення утворення іонів бікарбонату з подальшим зниженням транспорту натрію в рідині, що призводить до зменшення продукції внутрішньоочної рідини в циліарному тілі ока. В результаті відбувається зниження внутрішньоочного тиску (ВГД).Показання до застосуванняЗниження внутрішньоочного тиску при відкритокутовій глаукомі та офтальмогіпертензії. Як монотерапія у пацієнтів, які не реагують на застосування β-блокаторів або у пацієнтів, яким β-блокатори протипоказані. Як додаткова терапія до β-блокаторів або аналогів простагландинів.Протипоказання до застосуванняГіперчутливість до діючої речовини або будь-якої з допоміжних речовин, гіперчутливість до сульфонамідів, тяжка ниркова недостатність, гіперхлоремічний ацидоз. З обережністю Слід бути обережними при застосуванні препарату у пацієнтів з ризиком розвитку ниркової недостатності через можливий розвиток метаболічного ацидозу. Вплив бринзоламіду на функцію ендотелію рогівки у пацієнтів з порушеннями рогівки (особливо у пацієнтів із низьким числом ендотеліальних клітин) не вивчався. Тому рекомендується ретельне спостереження таких пацієнтів при застосуванні бринзоламіду. Слід виявляти обережність при лікуванні пацієнтів із псевдоексфоліативною глаукомою або пігментною глаукомою, рекомендується ретельний моніторинг ВГД. Застосування препарату не вивчалося у хворих із закритокутовою глаукомою, з тяжкими захворюваннями печінки, тому таким хворим його треба призначати з обережністю.Вагітність та лактаціяФертильність За результатами досліджень на тваринах не отримано відомостей про вплив бринзоламіду на фертильність. Не проводилося досліджень щодо оцінки впливу розчину бринзоламіду для місцевого офтальмологічного застосування на фертильність у людини. Вагітність Немає достовірних даних щодо застосування бризоламіду у вагітних жінок. У дослідженнях на тваринах отримано дані про репродуктивну токсичність після системного застосування. Бринзоламід не рекомендується до застосування під час вагітності та жінками дітородного віку, які не використовують засоби контрацепції. Період грудного вигодовування Невідомо, чи виділяється бринзоламід/його метаболіти у грудне молоко після інстиляції у кон'юнктивальну порожнину. У дослідженнях на тваринах продемонстровано екскрецію мінімальних рівнів бринзоламіду в грудне молоко після перорального застосування. У зв'язку з можливістю появи побічних ефектів у немовляти під час лікування матері препаратом, має бути прийняте рішення про припинення грудного вигодовування або про припинення лікування, беручи до уваги важливість лікування для матері та важливість грудного вигодовування для дитини. Не рекомендується використання у дітей віком до 18 років, оскільки на даний момент безпека та ефективність застосування препарату для дітей та підлітків не встановлені.Побічна діяЧастота небажаних реакцій, наведена далі, визначається за допомогою наступних категорій частоти: дуже часто (>1/10); часто (>1/100 та 1/1000 та 1/10000 та Дані про небажані реакції були отримані з клінічних досліджень та з постреєстраційних спонтанних повідомлень. Інфекції та зараження: Нечасто: назофарингіт, фарингіт, синусит. З невідомою частотою: риніт. З боку системи кровотворення: Нечасто: зниження кількості червоних кров'яних клітин, збільшення вмісту хлору у плазмі. З боку імунної системи: З невідомою частотою: гіперчутливість. З боку обміну речовин: З невідомою частотою: знижений апетит. Психічні розлади: Нечасто: апатія, депресія, пригнічений настрій, зниження лібідо, нічні кошмари, нервозність. Рідко: безсоння. З боку нервової системи: Нечасто: моторна дисфункція, амнезія, запаморочення, парестезія, біль голови. Рідко: порушення пам'яті, сонливість. Із невідомою частотою: тремор, гіпестезія, агевзія. З боку органу зору: Часто: затуманювання зору, подразнення очей, біль у власних очах, відчуття стороннього тіла у власних очах, очна гіперемія. Нечасто: ерозія рогівки, кератит, точковий кератит, кератопатія, накопичення в оці, фарбування рогівки, дефект епітелію рогівки, порушення цілісності епітелію рогівки, блефарит, свербіж очей, кон'юнктивіт, набряк кон'юнктиви, мени , птеригіум, пігментація склери, астенопія, дискомфорт в очах, незвичайне відчуття в оці, сухий кератокон'юнктивіт, субкон'юнктивальні кісти, кон'юнктивальна ін'єкція, свербіж повік, виділення з очей, скоринка на краях повік, сльозотеча, накоплення порушення цілісності епітелію рогівки Рідко: набряк рогівки, диплопія, зниження гостроти зору, фотопсія, гіпоестезія, набряк периорбітальної області, підвищення внутрішньоочного тиску, зміна співвідношення діаметрів екскавації до діаметра диска зорового нерва. З невідомою частотою: порушення з боку рогівки, порушення зору, алергічні прояви з боку очей, мадароз, порушення з боку повік, еритема повік. З боку органу слуху та лабіринту: Рідко: дзвін у вухах. З невідомою частотою: запаморочення. З боку серцево-судинної системи: Нечасто: кардіореспіраторний дистрес-синдром, брадикардія, прискорене серцебиття. Рідко: стенокардія, порушення ритму серцевих скорочень. З невідомою частотою: аритмія, тахікардія, гіпертензія, підвищення артеріального тиску, зниження артеріального тиску, збільшення серцевих скорочень. Порушення з боку органів дихання, грудної клітки та середостіння: Нечасто: задишка, носова кровотеча, ротоглоточний біль, глотково-гортанний біль, подразнення в горлі, синдром кашлю верхніх дихальних шляхів, нежить, чхання. Рідко: гіперактивність бронхів, почуття закладеності в області верхніх дихальних шляхів, набряк слизової оболонки приносових пазух, закладеність носа, кашель, сухість у носі. Із невідомою частотою: бронхіальна астма. З боку шлунково-кишкового тракту: Часто дисгевзія. Нечасто: езофагіт, діарея, нудота, блювання, диспепсія, біль у верхній частині живота, дискомфорт у животі, дискомфорт у шлунку, метеоризм, часте випорожнення кишечника, шлунково-кишкові розлади, зниження чутливості в області рота, парестезія у ділянці рота, сухість рота. З боку гепатобіліарної системи: З невідомою частотою зміна результатів аналізу функціонального стану печінки. З боку шкіри та підшкірно-жирової клітковини: Нечасто: висип, макулопапульозний висип, відчуття стягнутості шкіри; Рідко: кропив'янка, випадання волосся, генералізоване свербіння; З невідомою частотою: дерматит, еритема. З боку скелетно-м'язової системи та сполучної тканини: Нечасто: біль у спині, м'язові спазми, міалгія. З невідомою частотою: артралгія, біль у кінцівках. З боку функції нирок та сечовивідних шляхів: Нечасто: біль у ділянці нирок. З невідомою частотою: поллакіурія. З боку репродуктивної системи: Нечасто: еректильна дисфункція. Загальні порушення: Нечасто: біль, дискомфорт у грудях, підвищена втома, незвичайні відчуття. Рідко: біль у грудях, відчуття тривоги, астенія, дратівливість. З невідомою частотою: периферичні набряки, нездужання. Травми, отруєння та ускладнення в ході інстиляції Нечасто: відчуття стороннього тіла в оці. Опис окремих небажаних реакцій: Дисгевзія (гіркий або незвичайний смак у роті після інстиляції препарату) була найчастішою системною небажаною реакцією, пов'язаною із застосуванням бринзоламіду під час клінічних досліджень. Ймовірно, це пов'язано з проходженням очних крапель у носоглотку через носоглотковий канал. Назолакральна оклюзія або м'яке закриття повік після інстиляції може допомогти зменшити частоту цього ефекту. Бринзоламід є сульфонамідом та інгібітором карбоангідрази із системною абсорбцією. Небажані реакції з боку шлунково-кишкової та нервової системи, а також гематологічні, ниркові та метаболічні побічні ефекти зазвичай пов'язані із системною дією інгібіторів карбоангідрази. Подібний тип побічних реакцій, які можуть бути пов'язані з пероральними інгібіторами карбоангідрази, може виникати при місцевому застосуванні. Несподіваних небажаних реакцій при застосуванні бринзоламіду разом із травопростом не спостерігалося. Несприятливі реакції, що спостерігаються при спільній терапії, належали до кожної з активних речовин.Взаємодія з лікарськими засобамиСпецифічні дослідження взаємодії крапель очних Брінекс-М з іншими лікарськими засобами не проводилися. Не рекомендується одночасне використання з оральними інгібіторами карбоангідрази, оскільки існує можливість посилення системних побічних реакцій. Саліцилат у високих дозах збільшує ризик виникнення системних побічних реакцій. У клінічних дослідженнях бринзоламід застосовувався одночасно з аналогами простагландину та офтальмологічними препаратами тимололу без ознак несприятливих взаємодій. Взаємодія між бринзоламідом та міотиками або адренергічними агоністами під час спільної терапії глаукоми не оцінювалась. Бринзоламід є інгібітором карбоангідрази і, хоч і призначається місцево, абсорбується системно. Повідомлялося про порушення кислотно-лужної рівноваги при сумісному застосуванні з пероральними інгібіторами карбоангідрази. Необхідна оцінка потенціалу взаємодії. Ізоферменти цитохрому Р-450, що беруть участь у метаболізмі бринзоламіду: CYP3A4 (основний), CYP2A6, CYP2C8 та CYP2C9. Очікується, що інгібітори CYP3A4, такі як кетоконазол, ітраконазол, клотримазол, ритонавір та тролеандоміцин, інгібують метаболізм бринзоламіду ізоферментом CYP3A4. Необхідно бути обережними при сумісному призначенні бринзоламіду з інгібіторами CYP3A4. Накопичення бринзоламіду малоймовірне, тому що він виводиться в основному нирками. Бринзоламід не є інгібітором ізоферменту цитохрому Р-450.Спосіб застосування та дозиМісцево. Флакон перед використанням струшувати 15 секунд. Закапують по 1 краплі в кон'юнктивальний мішок двічі на день. Доза не повинна перевищувати однієї краплі в уражене око три рази на день. Для зменшення системної абсорбції лікарського препарату рекомендується перетискати слізні канальці біля внутрішнього кута ока або закрити повіки на 2 хв. В результаті знижується ризик розвитку системних побічних реакцій та підвищується місцева активність. Щоб запобігти забруднення кінчика крапельниці та суспензії, слід дотримуватися обережності, не стосуватися повік, навколишніх областей або інших поверхонь кінчиком крапельниці флакона. Флакон слід зберігати щільно закритим. При зміні іншого офтальмологічного антиглаукомного препарату та переході на бринзоламід необхідно припинити застосування іншого препарату та розпочати застосування бринзоламіду наступного дня. Якщо використовується більше одного місцевого офтальмологічного препарату, препарати повинні вводитися з інтервалом не менше 5 хвилин. Очні мазі слід наносити в останню чергу. У разі пропуску дози наступну дозу слід прийняти у запланований час. Особливі групи пацієнтів Літній вік Корекція дози не потрібна. Порушення функції нирок та печінки Досліджень застосування крапель очних бринзоламіду у пацієнтів з порушенням функції печінки не проводилося, тому препарат не рекомендований для застосування у таких пацієнтів. Дослідження застосування крапель очних бринзоламіду у пацієнтів з гострою нирковою недостатністю (кліренс креатинінуПередозуванняНемає відомостей щодо симптомів передозування при місцевому застосуванні. При пероральному прийомі препарату можуть виникнути порушення електролітного балансу, розвиток ацидозного стану, а також порушення нервової системи. Необхідно контролювати рівень електролітів (особливо калію) та величину рН крові.Запобіжні заходи та особливі вказівкиФлакон перед використанням струшувати. Флакон слід закривати після кожного використання. Не слід торкатися кінчиком піпетки до будь-яких поверхонь. Препарат містить консервант бензалконію хлорид, який може абсорбуватись контактними лінзами. Перед застосуванням препарату лінзи слід зняти і встановити не раніше, ніж через 15-20 хвилин після інстиляції препарату. Системні ефекти Бринзоламід є сульфонамідом та інгібітором карбоангідрази місцевого застосування, але може абсорбуватися системно. Сенсибілізація організму сульфонамідами може розвинутись у тому випадку, якщо препарат призначається повторно з порушенням вказівок щодо його застосування. При появі серйозних побічних реакцій або ознак гіперчутливості прийом препарату слід припинити. Повідомлялося про порушення кислотно-лужної рівноваги при сумісному застосуванні з пероральними інгібіторами карбоангідрази. Бринзоламід не вивчався у недоношених новонароджених (гестаційний вік менше 36 тижнів) або у дітей до одного тижня. Пацієнти з аномаліями або значною незрілістю ниркових канальців можуть отримувати лікування бринзоламідом тільки після ретельної оцінки співвідношення ризик/користь, оскільки існує ризик розвитку метаболічного ацидозу. Пероральні інгібітори карбоангідрази можуть порушувати здатність виконувати завдання, що потребують розумової активності та/або фізичної координації. Супутня терапія Існує ймовірність посилення відомих системних ефектів інгібіторів карбоангідрази у пацієнтів при спільному застосуванні перорального інгібітору карбоангідрази та бринзоламіду. Їхнє спільне застосування не вивчене і не рекомендується. Було проведено первинну оцінку спільного застосування бринзоламіду з тимололом під час ад'юнктивної терапії глаукоми. Крім того, вивчено понижувальну ВГД вплив бринзоламіду в ході спільного застосування з аналогом простагландину травопростом. Немає довгострокових даних про використання бринзоламіду як доповнення до травопросту терапії. Існує обмежений досвід застосування бринзоламіду в лікуванні пацієнтів із псевдоексфоліативною глаукомою або пігментною глаукомою. Слід бути обережними при лікуванні таких пацієнтів, рекомендується ретельний моніторинг внутрішньоочного тиску (ВГД). Бринзоламід не вивчався у пацієнтів із вузькокутною глаукомою, і застосовувати його у таких пацієнтів не рекомендується. Можлива роль бринзоламіду у функціонуванні ендотелію рогівки не досліджувалась у пацієнтів з порушеннями рогівки (особливо у пацієнтів з низьким числом ендотеліальних клітин). Зокрема, не було вивчено застосування бринзоламіду у пацієнтів, які носять контактні лінзи, рекомендується ретельний моніторинг цих пацієнтів при використанні бринзоламіду, оскільки інгібітори карбоангідрази можуть впливати на гідратацію рогівки та носіння контактних лінз може збільшити ризик для рогівки. Рекомендується ретельний моніторинг пацієнтів з ураженнями рогівками, такими як пацієнти з цукровим діабетом або дистрофією рогівки. Існують дані про те, що бензалконію хлорид, який зазвичай використовується як консервант в офтальмологічних продуктах, викликає точкову кератопатію та/або токсичну виразкову кератопатію. Оскільки Брінекс®-М містить бензалконію хлорид, потрібний ретельний моніторинг при частому або тривалому застосуванні препарату у пацієнтів із синдромом «сухого ока» або в умовах ушкодження рогівки. Бензалконію хлорид також може викликати подразнення очей і, як відомо, знебарвлювати м'які контактні лінзи. Слід уникати контакту препарату з м'якими контактними лінзами. Пацієнтам необхідно рекомендувати знімати контактні лінзи перед застосуванням препарату Брінекс®-М та чекати не менше 15 хвилин після введення дози, після чого надягати контактні лінзи. Потенційний синдром відміни після припинення лікування бринзоламідом не вивчався; очікується, що ефект зниження ВГД триває 5-7 днів. Вплив на здатність до керування автотранспортом та управління механізмами. Якщо у пацієнта після застосування препарату тимчасово знижується чіткість зору, не рекомендується керувати автомобілем та займатися видами діяльності, що вимагають підвищеної уваги та реакції до його відновлення.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
1 097,00 грн
1 052,00 грн
Склад, форма випуску та упаковкаДіюче речовина: 5 мг або 10 мг вортіоксетину у вигляді вортіоксетину гідрохлориду. Допоміжні речовини: маніт (Е 421), мікрокристалічна целюлоза, гідроксипропілцелюлоза, натрію крохмалю (тип А), магнію стеарат, гіпромелоза, макрогол 400, титану діоксид (E 171); таблетки 5 мг заліза оксид червоний (Е172); таблетки 10 мг заліза оксид жовтий (Е172).ФармакокінетикаАбсорбція. Вортіоксетин повільно, але добре всмоктується після прийому внутрішньо та пік концентрації в плазмі досягається протягом 7-11 годин. Після багаторазового прийому 5, 10 або 20 мг на добу, спостерігалося середнє значення C Max 9-33 нг/мл. Біодоступність становить 75%. Вплив їди на фармакокінетику не спостерігалося. Розподіл. Середній обсяг розподілу (V SS) становить 2600 л, що вказує на об'ємний позасудинний розподіл. Вортіоксетин сильно зв'язується з білками плазми (98-99%) і зв'язування, здається, не залежить від концентрації вортіоксетину в плазмі. Метаболізм. Вортіоксетин широко метаболізується в печінці, головним чином шляхом окислення та подальшої кон'югації глюкуроновою кислотою. In vitro ізоферменти цитохрому P450 CYP2D6, CYP3A4/5, CYP2C19, CYP2C9, CYP2A6, CYP2C8 та CYP2B6 беруть участь у метаболізмі вортіоксетину. Інгібуючого або індукуючого впливу вортіоксетину in vitro на ізоферменти CYP CYP1A2, CYP2A6, CYP2B6, CYP2C8, CYP2C9, CYP2C19, CYP2D6, CYP2E1 або CYP3A4/5 Вортіоксетин є слабким P-gp субстратом та інгібітором. Основний метаболіт вортіоксетину фармакологічно неактивний. Період напіввиведення - 66 годин. Приблизно 2/3 неактивного метаболіту вортіоксетину виводиться із сечею та близько 1/3 – з калом. Тільки незначна кількість вортіоксетину виводиться із калом. Стійка концентрація у плазмі досягається через 2 тижні. Лінійність/нелінійність. Фармакокінетика є лінійною і не залежить від часу в діапазоні вивчених доз (2,5-60 мг на добу). Відповідно до періоду напіврозпаду індекс накопичення становить від 5 до 6 на основі AUC 0-24 після декількох прийомів доз від 5 до 20 мг на добу. Пацієнти похилого віку. У літніх здорових добровольців (у віці ≥ 65 років, n = 20) вплив вортіоксетину збільшувався на 27% (C Max та AUC) порівняно з молодими здоровими добровольцями контрольної групи (віком ≤ 45 років) після кількох прийомів 10 мг на добу. Корекція дози не потрібна. Ниркова недостатність. Після одноразового прийому 10 мг вортіоксетину ниркова недостатність (за формулою Кокрофт-Голта, легка, середня або важка, n = 8 у групі) викликала незначне збільшення експозиції (до 30%) порівняно з такою у контрольній групі здорових добровольців. У пацієнтів з термінальною стадією ниркової недостатності лише невелика фракція вортіоксетину була втрачена під час діалізу (AUC і C Max на 13% і 27% нижче; n = 8) після одноразового прийому 10 мг вортіоксетину. Корекція дози не потрібна. Печінкова недостатність. Після одноразового прийому 10 мг вортіоксетину впливу легкої або помірної печінкової недостатності (Child-Pugh, критерії А та В; n=8 у кожній групі) на фармакокінетику вортіоксетину не спостерігалося (зміни AUC становили менше 10%). Корекція дози не потрібна. Вортіоксетин не досліджували у пацієнтів з тяжкою печінковою недостатністю, і слід виявляти обережність при призначенні цим пацієнтам. Слабкі метаболізатори CYP2D6. У слабких метаболізаторів CYP2D6 концентрація вортіоксетину в плазмі крові була приблизно вдвічі вищою, ніж у екстенсивних метаболізаторів. У присутності потужних інгібіторів CYP3A4/2C9 вплив потенційно може бути вищим. Корекція дози може бути потрібна, як і для всіх пацієнтів, залежно від індивідуальної реакції.ФармакодинамікаМеханізм дії. Механізм дії вортіоксетину, як вважають, пов'язаний з його мультимодальною активністю, яка є поєднанням двох фармакологічних механізмів: прямої модуляції активності рецепторів та інгібування транспортера серотоніну (5-НТ). Доклінічні дані показують, що вортіоксетин є антагоністом 5-НТ 3, 5-HT 7 і 5-HT 1D рецепторів, частковим агоністом 5-HT 1B рецепторів, агоністом 5-HT 1A рецепторів та інгібітором 5-HT транспортера, що викликає модуляцію. системах, у тому числі серотоніну, норадреналіну, дофаміну, гістаміну, ацетилхоліну, ГАМК та глутамату. Така мультимодальна активність, як вважають, забезпечує антидепресанти та анксіолітичні ефекти, а також покращення когнітивної функції, навчання та пам'яті в умовах доклінічних досліджень вортіоксетину. Крім того,Доклінічні дослідження вказують, що вортіоксетин не викликає сексуальної дисфункції. Точний внесок кожної складової цього механізму в фармакодинамічний профіль, що спостерігається, залишається неясним, тому слід застосовувати увагу при екстраполяції доклінічних даних безпосередньо на людину. Встановлено, що захоплення транспортера серотоніну різними добовими дозами вортіоксетину становило приблизно 50% – дозою 5 мг, 65% – у дозі 10 мг та більше 80% – дозою 20 мг. Вортіоксетин клінічно показав антидепресивну дію при захопленні транспортера 5-НТ на 50%. Клінічна ефективність та безпека. Ефективність вортіоксетину зростає із збільшенням дози. Крім того, вортіоксетин у межах доз 5-20 мг продемонстрував ефективність у широкому діапазоні депресивних (за шкалою MADRS) та тривожних (за шкалою HAM-А) симптомів депресії. Профілактика рецидивів. Тривалість антидепресивного ефекту була продемонстрована у дослідженні профілактики рецидивів, у якому вдвічі вищий ризик рецидиву був визначений у групі плацебо, ніж у групі вортіоксетину. Пацієнти похилого віку. У діапазоні доз вортіоксетину від 5 до 20 мг на добу ефективність та переносимість у людей похилого віку відповідала результатам досліджень у дорослого населення. Пацієнти з тяжкою депресією або високим рівнем симптомів тривоги. Антидепресантна ефективність була також продемонстрована у хворих з тяжкою депресією (≥ 30 балів MADRS) та у депресивних пацієнтів з високим рівнем тривожних симптомів (≥ 20 балів HAM-А) у короткострокових дослідженнях, включаючи дослідження у пацієнтів похилого віку, та довгострокових дослідженнях профілактики рецидиву. Пацієнти з неадекватною відповіддю на лікування СІЗЗС/СІЗЗН. У порівняльному дослідженні гнучких доз у пацієнтів з депресією після неадекватної відповіді на лікування існуючого епізоду СІОЗС/СІЗЗН вортіоксетин у добовій дозі 10-20 мг був статистично значно більш ефективним ніж агомелатин у дозі 25-50 мг (за шкалою MADRS). за шкалами CGI-I та SDS. Когнітивна дисфункція при депресії. У ході досліджень впливу лікарського засобу на когнітивні процеси виявилося, що ефект вортіоксетину зумовлений головним чином прямим впливом на когнітивну функцію, ніж непрямим впливом через поліпшення симптомів депресії. Якість життя та загальне функціонування. Вортіоксетин перевершував плацебо за показниками оцінки якості життя, клінічно значно покращував загальний стан здоров'я (за шкалою EQ-5D) та показники загального функціонування (за шкалою SDS – робота, соціальне та сімейне життя) порівняно з плацебо або активним засобом порівняння (агомелатином). Більш того, найкращі ефекти порівняно з плацебо щодо якості життя зберігалися протягом тривалого дослідження профілактики рецидиву. Переносність та безпека. Безпека та переносимість вортіоксетину оцінювалися у коротко- та довгострокових дослідженнях для доз 5-20 мг на добу. Вортіоксетин не збільшував частоти безсоння або сонливості в порівнянні з плацебо. У систематичному оцінюванні потенційних симптомів скасування не було виявлено клінічно значущої різниці між вортіоксетином і плацебо за частотою та характером симптомів відміни ні після короткострокового (6-12 тижнів), ні після довгострокового (24-64 тижні) періоду лікування. У ході клінічних досліджень вортіоксетину частота повідомлень про небажані сексуальні реакції була низькою і подібною до плацебо, показники частоти сексуальної дисфункції, пов'язаної з терапією, та загальні оцінки за шкалою ASEX не мали клінічно значимих відмінностей з плацебо щодо симптомів сексуальної дисфункції при застосуванні рекомендації. Проте високі дози пов'язані з чисельним зростанням випадків дисфункції. У ході клінічних досліджень подібно до плацебо вортіоксетин не впливав на масу тіла, частоту серцевих скорочень та артеріальний тиск. Клінічно значимих змін у оцінках функції печінки та нирок у ході клінічних досліджень не було. Вортіоксетин не надавав жодного клінічно значущого впливу на параметри ЕКГ, включаючи QT-, QTc-, PR- та QRS-інтервали, у пацієнтів з великим депресивним розладом. У дослідженні QTc серед здорових добровольців при застосуванні доз до 40 мг на добу потенціалу до збільшення QTc інтервалу не спостерігали. Дитячий вік. Клінічні дослідження серед пацієнтів дитячого віку не проводилися, отже, безпека та ефективність препарату. Брінтелікс для пацієнтів віком до 18 років не було встановлено.Показання до застосуванняЛікування великого депресивного розладу у дорослих.Побічна діяНайчастішою побічною реакцією була нудота. Побічні реакції були зазвичай легкими або помірними та спостерігалися протягом перших двох тижнів лікування. Реакції, як правило, були скороминущими і зазвичай не призводили до припинення терапії. З боку травної системи (наприклад, нудота) частіше спостерігалися у жінок, ніж у чоловіків.Взаємодія з лікарськими засобамиВортіоксетин метаболізується в печінці головним чином шляхом окиснення та подальшої кон'югації глюкуроновою кислотою. In vitro у метаболізмі вортіоксетину беруть участь ізоферменти цитохрому Р450 CYP2D6, CYP3A4/5, CYP2C19, CYP2C9, CYP2A6, CYP2C8 та CYP2B6. Вплив інших лікарських засобів на дію вортіоксетину. ;Необоротні неселективні інгібітори МАО У зв'язку з ризиком серотонінового синдрому вортіоксетин протипоказаний у будь-якій комбінації з необоротними неселективними інгібіторами МАО. Лікування вортіоксетином не слід розпочинати раніше принаймні через 14 днів після припинення лікування необоротними неселективними інгібіторами МАО. Прийом вортіоксетину слід припинити, принаймні, за 14 днів до початку лікування необоротними неселективними інгібіторами МАО. Зворотний селективний інгібітор МАО-А (моклобемід). ;Комбінація вортіоксетину з оборотним селективним інгібітором МАО-А, таким як моклобемід, протипоказана. Ретельний моніторинг серотонінового синдрому при одночасному застосуванні необхідний. Зворотний неселективний інгібітор МАО (лінезолід). ;Комбінація вортіоксетину зі слабким оборотним та неселективним інгібітором МАО, таким як антибіотик лінезолід, протипоказана. Ретельний моніторинг серотонінового синдрому при одночасному застосуванні необхідний. Необоротні селективні інгібітори МАО-В (селегілін, розагіліну). ;Незважаючи на нижчий (ніж з інгібіторами МАО-А) очікуваний ризик серотонінового синдрому, поєднання вортіоксетину з необоротними інгібіторами МАО-В, такими як селегілін або розагілін, слід здійснювати з обережністю. Ретельний моніторинг серотонінового синдрому при одночасному застосуванні необхідний. Серотонінергічні лікарські засоби. Одночасне призначення з серотонінергічними лікарськими засобами (наприклад, з трамадолом, суматриптан та інші триптанами) може призвести до серотонінового синдрому. Звіробій. Одночасне застосування антидепресантів серотонінергічної дії та рослинних засобів, що містять звіробій продірявлений, може призвести до підвищення частоти побічних реакцій, включаючи серотонін синдром. Лікарські засоби, що знижують судомний поріг. Антидепресанти серотонінергічної дії можуть знизити поріг судомної готовності. . ECT (електросудорожна терапія). ;Клінічного досвіду одночасного застосування вортіоксетину з ЕСТ немає, тому обережність доцільна. Інгібітори цитохрому Р450. ;При введенні разом з 150 мг бупропіону (сильний інгібітор CYP2D6) двічі на день протягом 14 днів у здорових добровольців вплив вортіоксетину збільшився у 2,3 рази для AUC. Спільне введення частіше призводило до збільшення частоти побічних ефектів при додаванні бупропіону до вортіоксетину, ніж при додаванні вортіоксетину до бупропіону. Залежно від індивідуальної чутливості пацієнта при додаванні до терапії сильних інгібіторів CYP2D6 (наприклад, бупропіону, хінідину, флуоксетину, пароксетину) можна розглянути застосування низьких доз вортіоксетину. При сумісному призначенні вортіоксетину після 6 днів застосування кетоконазолу 400 мг на добу (інгібітор CYP3A4/5 та Р-глікопротеїну) або флуконазолу 200 мг на добу (інгібітор CYP2C9, CYP2C19 та CYP3A4/5 5-кратне збільшення AUC вортіоксетину. Корекція дози не потрібна. Вплив одноразового прийому 40 мг омепразолу (інгібітор CYP2C19) на фармакокінетику тривалого застосування вортіоксетину у здорових добровольців не спостерігався. Комбінації потужних інгібіторів CYP3A4 та CYP2C9 у пацієнтів з низьким метаболізмом CYP2D6 не досліджувалися, однак, ймовірно, слід очікувати посиленого впливу вортіоксетину на таких пацієнтів. Індуктори цитохрому Р450. ;При одноразовому введенні 20 мг вортіоксетину разом після 10 днів прийому рифампіцину 600 мг на добу (індуктор CYP ізоферментів) у здорових добровольців спостерігалося зниження AUC вортіоксетину на 72%. Залежно від індивідуальної реакції пацієнта, може бути потрібна корекція дози, якщо до лікування вортіоксетином додається індуктор цитохрому Р450 (наприклад, рифампіцин, карбамазепін, фенітоїн). Ацетилсаліцилова кислота. ;Вплив повторного прийому ацетилсаліцилової кислоти 150 мг на добу на фармакокінетику вортіоксетину у здорових добровольців не спостерігалося. Вплив вортіоксетину на дію інших лікарських засобів. ;Антикоагулянти та антиагреганти. ;Істотних ефектів впливу на показники міжнародного нормалізованого співвідношення, протромбіну або R-/S-варфарину плазми порівняно з плацебо при спільному введенні вортіоксетину з фіксованою дозою варфарину у здорових добровольців не спостерігалося. Крім того, суттєвого інгібуючого впливу порівняно з плацебо на агрегацію тромбоцитів при сумісному введенні аспірину в дозі 150 мг на добу після прийому вортіоксетину у здорових добровольців не спостерігалося. Однак, як і при застосуванні інших серотонінергічних засобів, слід виявляти обережність при застосуванні вортіоксетину у поєднанні з пероральними антикоагулянтами або антиагрегантами у зв'язку з потенційним підвищенням ризику кровотечі з фармакодинамічної взаємодії. Алкоголь. Вплив на фармакокінетику вортіоксетину або етанолу, а також суттєвого порушення когнітивної функції порівняно з плацебо після застосування вортіоксетину в дозах 20 мг або 40 мг з одноразовим введенням етанолу 0,6 г/кг у здорових добровольців не виявлено. Однак, як інші засоби, що діють на ЦНС, застосовувати вортіоксетин у поєднанні з алкоголем не рекомендується. Субстрати цитохрому P450 ;In vitro вортіоксетин не показав потенціалу пригнічення або індукції ізоферментів цитохрому P450. Гальмівної дії вортіоксетину на ізоферменти цитохрому Р450 CYP2C19 (омепразол, діазепам), CYP3A4/5 (етинілестрадіол, мідазолам), CYP2B6 (бупропіон), CYP2C9 (толбутамід, S-варфарин . Значного порушення когнітивної функції порівняно з плацебо після застосування вортіоксетину одночасно з 10 мг діазепаму не виявлено. Істотного впливу на рівні статевих гормонів у порівнянні з плацебо після одночасного застосування вортіоксетину з комбінованим оральним контрацептивом (етинілестрадіол 30 мкг/левоноргестрел 150 мкг) не виявлено. Літій, триптофан. ;Клінічно значущого ефекту впливу стабільних концентрацій літію після одночасного застосування з вортіоксетином у здорових добровольців не спостерігалося. Однак були повідомлення про посилення ефектів при застосуванні антидепресантів серотонінергічної дії разом із літієм або триптофаном, тому одночасне застосування вортіоксетину з цими лікарськими засобами слід проводити з обережністю.Спосіб застосування та дозиБрінтелікс приймають внутрішньо з їжею або без. Початкова та підтримуюча дози становлять 10 мг один раз на добу. Залежно від індивідуальної чутливості пацієнта дозу можна збільшити до 20 мг на добу або знизити мінімально до 5 мг на добу. Після усунення симптомів депресії рекомендується продовжувати лікування ще 6 місяців для зміцнення антидепресивного ефекту. Припинення лікування. Лікування Брінтелліксом можна припинити різко, не потрібно поступового зниження дози. Спеціальні групи пацієнтів. Пацієнти похилого віку. Корекція дози для пацієнтів похилого віку виключно на основі віку не потрібна. Інгібітори цитохрому Р450. ;Залежно від індивідуальної реакції пацієнта слід розглянути застосування низьких доз вортіоксетину, якщо до терапії додаються потужні інгібітори CYP2D6 (наприклад, бупропіон, хінідин, флуоксетин, пароксетин). Індуктори цитохрому Р450. ;Залежно від індивідуальної реакції пацієнта слід розглянути корекцію дози вортіоксетину, якщо до терапії додається індуктор цитохрому Р450 (наприклад, рифампіцин, карбамазепін, фенітоїн). Діти. ;Безпека та ефективність Брінтелліксу для лікування депресії у пацієнтів віком до 18 років не були встановлені, отже, застосування не рекомендується.ПередозуванняДосвід обмежений. Прийом вортіоксетину в діапазоні доз від 40 до 75 мг викликав загострення таких побічних ефектів: нудота, постуральне запаморочення, діарея, абдомінальний дискомфорт, генералізований свербіж, сонливість та рум'янець. Лікування має бути симптоматичним та включати відповідний моніторинг. Рекомендується медичне спостереження у спеціалізованих умовах.Умови відпустки з аптекЗа рецептомВідео на цю тему
1 717,00 грн
1 686,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. Активна речовина – вортіоксетину гідробромід – 25,420 мг, що еквівалентно – 20 мг вортіоксетину; Допоміжні речовини – манітол – 91,58 мг, целюлоза мікрокристалічна – 22,5 мг, гіпоролоза – 4,5 мг, карбоксиметилкрохмаль натрію (тип А) – 4,5 мг, магнію стеарат – 1,5 мг; Плівкова оболонка: Опадрай червоний 3,0 мг (гіпромелоза 1,875 мг, титану діоксид (Е171) 0,449 мг, макрогол 400 0,188 мг, барвник заліза оксид червоний (Е172) 0,488 мг). По 14 таблеток у контурній комірковій упаковці (блістері) з ПВХ/ПВДХ та фольги алюмінієвої. 1 або 2 блістери з інструкцією із застосування в картонній пачці.Опис лікарської формиТаблетки мигдалеподібної форми, покриті плівковою оболонкою коричнево-червоного кольору, з тисненням "TL" на одній стороні та "20" на іншій.Фармакотерапевтична групаАнтидепресант.ФармакокінетикаАбсорбція. Вортіоксетин повільно, але добре всмоктується після прийому внутрішньо та пік концентрації в плазмі досягається протягом 7-11 годин. Після багаторазового прийому 5, 10 або 20 мг на добу, спостерігалося середнє значення C Max 9-33 нг/мл. Біодоступність становить 75%. Вплив їди на фармакокінетику не спостерігалося. Розподіл. Середній обсяг розподілу (V SS) становить 2600 л, що вказує на об'ємний позасудинний розподіл. Вортіоксетин сильно зв'язується з білками плазми (98-99%) і зв'язування, здається, не залежить від концентрації вортіоксетину в плазмі. Метаболізм. Вортіоксетин широко метаболізується в печінці, головним чином шляхом окислення та подальшої кон'югації глюкуроновою кислотою. In vitro ізоферменти цитохрому P450 CYP2D6, CYP3A4/5, CYP2C19, CYP2C9, CYP2A6, CYP2C8 та CYP2B6 беруть участь у метаболізмі вортіоксетину. Інгібуючого або індукуючого впливу вортіоксетину in vitro на ізоферменти CYP CYP1A2, CYP2A6, CYP2B6, CYP2C8, CYP2C9, CYP2C19, CYP2D6, CYP2E1 або CYP3A4/5 Вортіоксетин є слабким P-gp субстратом та інгібітором. Основний метаболіт вортіоксетину фармакологічно неактивний. Період напіввиведення - 66 годин. Приблизно 2/3 неактивного метаболіту вортіоксетину виводиться із сечею та близько 1/3 – з калом. Тільки незначна кількість вортіоксетину виводиться із калом. Стійка концентрація у плазмі досягається через 2 тижні. Лінійність/нелінійність. Фармакокінетика є лінійною і не залежить від часу в діапазоні вивчених доз (2,5-60 мг на добу). Відповідно до періоду напіврозпаду індекс накопичення становить від 5 до 6 на основі AUC 0-24 після декількох прийомів доз від 5 до 20 мг на добу. Пацієнти похилого віку. У літніх здорових добровольців (у віці ≥ 65 років, n = 20) вплив вортіоксетину збільшувався на 27% (C Max та AUC) порівняно з молодими здоровими добровольцями контрольної групи (віком ≤ 45 років) після кількох прийомів 10 мг на добу. Корекція дози не потрібна. Ниркова недостатність. Після одноразового прийому 10 мг вортіоксетину ниркова недостатність (за формулою Кокрофт-Голта, легка, середня або важка, n = 8 у групі) викликала незначне збільшення експозиції (до 30%) порівняно з такою у контрольній групі здорових добровольців. У пацієнтів з термінальною стадією ниркової недостатності лише невелика фракція вортіоксетину була втрачена під час діалізу (AUC і C Max на 13% і 27% нижче; n = 8) після одноразового прийому 10 мг вортіоксетину. Корекція дози не потрібна. Печінкова недостатність. Після одноразового прийому 10 мг вортіоксетину впливу легкої або помірної печінкової недостатності (Child-Pugh, критерії А та В; n=8 у кожній групі) на фармакокінетику вортіоксетину не спостерігалося (зміни AUC становили менше 10%). Корекція дози не потрібна. Вортіоксетин не досліджували у пацієнтів з тяжкою печінковою недостатністю, і слід виявляти обережність при призначенні цим пацієнтам. Слабкі метаболізатори CYP2D6. У слабких метаболізаторів CYP2D6 концентрація вортіоксетину в плазмі крові була приблизно вдвічі вищою, ніж у екстенсивних метаболізаторів. У присутності потужних інгібіторів CYP3A4/2C9 вплив потенційно може бути вищим. Корекція дози може бути потрібна, як і для всіх пацієнтів, залежно від індивідуальної реакції.ФармакодинамікаМеханізм дії. Механізм дії вортіоксетину, як вважають, пов'язаний з його мультимодальною активністю, яка є поєднанням двох фармакологічних механізмів: прямої модуляції активності рецепторів та інгібування транспортера серотоніну (5-НТ). Доклінічні дані показують, що вортіоксетин є антагоністом 5-НТ 3, 5-HT 7 і 5-HT 1D рецепторів, частковим агоністом 5-HT 1B рецепторів, агоністом 5-HT 1A рецепторів та інгібітором 5-HT транспортера, що викликає модуляцію. системах, у тому числі серотоніну, норадреналіну, дофаміну, гістаміну, ацетилхоліну, ГАМК та глутамату. Така мультимодальна активність, як вважають, забезпечує антидепресанти та анксіолітичні ефекти, а також покращення когнітивної функції, навчання та пам'яті в умовах доклінічних досліджень вортіоксетину. Крім того,Доклінічні дослідження вказують, що вортіоксетин не викликає сексуальної дисфункції. Точний внесок кожної складової цього механізму в фармакодинамічний профіль, що спостерігається, залишається неясним, тому слід застосовувати увагу при екстраполяції доклінічних даних безпосередньо на людину. Встановлено, що захоплення транспортера серотоніну різними добовими дозами вортіоксетину становило приблизно 50% – дозою 5 мг, 65% – у дозі 10 мг та більше 80% – дозою 20 мг. Вортіоксетин клінічно показав антидепресивну дію при захопленні транспортера 5-НТ на 50%. Клінічна ефективність та безпека. Ефективність вортіоксетину зростає із збільшенням дози. Крім того, вортіоксетин у межах доз 5-20 мг продемонстрував ефективність у широкому діапазоні депресивних (за шкалою MADRS) та тривожних (за шкалою HAM-А) симптомів депресії. Профілактика рецидивів. Тривалість антидепресивного ефекту була продемонстрована у дослідженні профілактики рецидивів, у якому вдвічі вищий ризик рецидиву був визначений у групі плацебо, ніж у групі вортіоксетину. Пацієнти похилого віку. У діапазоні доз вортіоксетину від 5 до 20 мг на добу ефективність та переносимість у людей похилого віку відповідала результатам досліджень у дорослого населення. Пацієнти з тяжкою депресією або високим рівнем симптомів тривоги. Антидепресантна ефективність була також продемонстрована у хворих з тяжкою депресією (≥ 30 балів MADRS) та у депресивних пацієнтів з високим рівнем тривожних симптомів (≥ 20 балів HAM-А) у короткострокових дослідженнях, включаючи дослідження у пацієнтів похилого віку, та довгострокових дослідженнях профілактики рецидиву. Пацієнти з неадекватною відповіддю на лікування СІЗЗС/СІЗЗН. У порівняльному дослідженні гнучких доз у пацієнтів з депресією після неадекватної відповіді на лікування існуючого епізоду СІОЗС/СІЗЗН вортіоксетин у добовій дозі 10-20 мг був статистично значно більш ефективним ніж агомелатин у дозі 25-50 мг (за шкалою MADRS). за шкалами CGI-I та SDS. Когнітивна дисфункція при депресії. У ході досліджень впливу лікарського засобу на когнітивні процеси виявилося, що ефект вортіоксетину зумовлений головним чином прямим впливом на когнітивну функцію, ніж непрямим впливом через поліпшення симптомів депресії. Якість життя та загальне функціонування. Вортіоксетин перевершував плацебо за показниками оцінки якості життя, клінічно значно покращував загальний стан здоров'я (за шкалою EQ-5D) та показники загального функціонування (за шкалою SDS – робота, соціальне та сімейне життя) порівняно з плацебо або активним засобом порівняння (агомелатином). Більш того, найкращі ефекти порівняно з плацебо щодо якості життя зберігалися протягом тривалого дослідження профілактики рецидиву. Переносність та безпека. Безпека та переносимість вортіоксетину оцінювалися у коротко- та довгострокових дослідженнях для доз 5-20 мг на добу. Вортіоксетин не збільшував частоти безсоння або сонливості в порівнянні з плацебо. У систематичному оцінюванні потенційних симптомів скасування не було виявлено клінічно значущої різниці між вортіоксетином і плацебо за частотою та характером симптомів відміни ні після короткострокового (6-12 тижнів), ні після довгострокового (24-64 тижні) періоду лікування. У ході клінічних досліджень вортіоксетину частота повідомлень про небажані сексуальні реакції була низькою і подібною до плацебо, показники частоти сексуальної дисфункції, пов'язаної з терапією, та загальні оцінки за шкалою ASEX не мали клінічно значимих відмінностей з плацебо щодо симптомів сексуальної дисфункції при застосуванні рекомендації. Проте високі дози пов'язані з чисельним зростанням випадків дисфункції. У ході клінічних досліджень подібно до плацебо вортіоксетин не впливав на масу тіла, частоту серцевих скорочень та артеріальний тиск. Клінічно значимих змін у оцінках функції печінки та нирок у ході клінічних досліджень не було. Вортіоксетин не надавав жодного клінічно значущого впливу на параметри ЕКГ, включаючи QT-, QTc-, PR- та QRS-інтервали, у пацієнтів з великим депресивним розладом. У дослідженні QTc серед здорових добровольців при застосуванні доз до 40 мг на добу потенціалу до збільшення QTc інтервалу не спостерігали. Дитячий вік. Клінічні дослідження серед пацієнтів дитячого віку не проводилися, отже, безпека та ефективність препарату. Брінтелікс для пацієнтів віком до 18 років не було встановлено.ІнструкціяБрінтелікс приймають внутрішньо з їжею або без. Початкова та підтримуюча дози становлять 10 мг один раз на добу. Залежно від індивідуальної чутливості пацієнта дозу можна збільшити до 20 мг на добу або знизити мінімально до 5 мг на добу. Після усунення симптомів депресії рекомендується продовжувати лікування ще 6 місяців для зміцнення антидепресивного ефекту. Припинення лікування. Лікування Брінтелліксом можна припинити різко, не потрібно поступового зниження дози. Спеціальні групи пацієнтів. Пацієнти похилого віку. Коригування дози для пацієнтів похилого віку виключно на основі віку не потрібне. Інгібітори цитохрому Р450. Залежно від індивідуальної реакції пацієнта слід розглянути застосування низьких доз вортіоксетину, якщо до терапії додаються потужні інгібітори CYP2D6 (наприклад, бупропіон, хінідин, флуоксетин, пароксетин). Індуктори цитохрому Р450. Залежно від індивідуальної реакції пацієнта слід розглянути корекцію дози вортіоксетину, якщо до терапії додається індуктор цитохрому Р450 (наприклад, рифампіцин, карбамазепін, фенітоїн). Діти. Безпечність та ефективність Брінтелліксу для лікування депресії у пацієнтів віком до 18 років не були встановлені, отже застосування не рекомендується.Показання до застосуванняЛікування великого депресивного розладу у дорослих.Протипоказання до застосуванняГіперчутливість до активної речовини або до будь-якого компонента препарату. Одночасне застосування з неселективними інгібіторами моноаміноксидази (ІМАО) або з селективними інгібіторами МАО А. Дитячий та підлітковий вік до 18 років (безпека та ефективність не встановлені). З обережністю: Тяжка ниркова та печінкова недостатність; манія та гіпоманія; фармакологічно неконтрольована епілепсія; судомні напади в анамнезі; виражена суїцидальна поведінка; цироз печінки; схильність до кровотеч; одночасний прийом з інгібіторами МАО (селегіліном, розагіліном); серотонінергічними лікарськими препаратами; препаратами, що знижують поріг судомної готовності; літієм, триптофаном; лікарськими препаратами, що містять звіробій продірявлений; пероральними антикоагулянтами та лікарськими препаратами, що впливають на тромбоцитарну функцію; препаратами, здатними спричинити гіпонатріємію; електросудомна терапія; літній вік.Вагітність та лактаціяВагітність Дані щодо застосування вортіоксетину у вагітних жінок обмежені. Дослідження на тваринах виявили репродуктивну токсичність вортіоксетину. У новонароджених, матері яких отримують серотонінергічні препарати на пізніх термінах вагітності, можуть спостерігатися наступні симптоми: респіраторний дистрес, ціаноз, апное, судоми, нестабільність температури, труднощі з прийомом їжі, блювання, гіпоглікемія, гіпертонія, гіпотонія, гіперрефлексія, тремор, підвищена рефлекторна збудливість, дратівливість, летаргічний сон, постійний плач, сонливість та поганий сон. Ці симптоми можуть бути пов'язані як із синдромом відміни, так і з надмірною серотонінергічною активністю. Найчастіше подібні ускладнення починаються негайно чи невдовзі ( Дані епідеміологічних досліджень дозволяють припустити, що застосування СІГЗЗ під час вагітності, особливо на пізніх термінах, може підвищити ризик розвитку стійкої легеневої гіпертензії у новонароджених (PPHN). Хоча на сьогоднішній день можливість взаємозв'язку даного стану із застосуванням вортіоксетину не вивчалася, беручи до уваги механізм його дії (підвищення концентрації серотоніну), можливий ризик не може бути виключений. Бринтеллікс не повинен застосовуватися під час вагітності, якщо цього не вимагатиме клінічний стан самої жінки. Годування грудьми Доступні фармакодинамічні та токсикологічні дані у тварин показали, що вортіоксетин та його метаболіти проникають у грудне молоко. Ймовірно, вортіоксетин також проникає у грудне молоко у людини. Ризик для дитини при грудному вигодовуванні може бути виключений. Рішення про припинення грудного вигодовування або утримання від застосування Брінтелліксу має прийматися з урахуванням оцінки відносної користі грудного вигодовування для дитини та необхідності терапії для матері. Фертильність Дослідження фертильності на самцях та самках щурів показали, що вортіоксетин не впливає на фертильність, якість сперми чи здатність до спаровування. Випадки застосування у людини лікарських препаратів, що належать до відповідного фармакологічного класу антидепресантів (СІЗЗС), показали наявність впливу на якість сперми, яка має оборотний характер. Вплив на фертильність людини зараз не спостерігалася.Побічна діяНайчастішою побічною реакцією була нудота. Побічні реакції були зазвичай легкими або помірними та спостерігалися протягом перших двох тижнів лікування. Реакції, як правило, були скороминущими і зазвичай не призводили до припинення терапії. З боку травної системи (наприклад, нудота) частіше спостерігалися у жінок, ніж у чоловіків.Взаємодія з лікарськими засобамиВортіоксетин метаболізується в печінці головним чином шляхом окиснення та подальшої кон'югації глюкуроновою кислотою. In vitro у метаболізмі вортіоксетину беруть участь ізоферменти цитохрому Р450 CYP2D6, CYP3A4/5, CYP2C19, CYP2C9, CYP2A6, CYP2C8 та CYP2B6. Вплив інших лікарських засобів на дію вортіоксетину. Необоротні неселективні інгібітори МАО У зв'язку з ризиком серотонінового синдрому вортіоксетин протипоказаний у будь-якій комбінації з необоротними неселективними інгібіторами МАО. Лікування вортіоксетином не слід розпочинати раніше принаймні через 14 днів після припинення лікування необоротними неселективними інгібіторами МАО. Прийом вортіоксетину слід припинити, принаймні, за 14 днів до початку лікування необоротними неселективними інгібіторами МАО. Зворотний селективний інгібітор МАО-А (моклобемід). Комбінація вортіоксетину з оборотним інгібітором селективним МАО-А, таким як моклобемід, протипоказана. Ретельний моніторинг серотонінового синдрому при одночасному застосуванні необхідний. Зворотний неселективний інгібітор МАО (лінезолід). Комбінація вортіоксетину зі слабким оборотним та неселективним інгібітором МАО, таким як антибіотик лінезолід, протипоказана. Ретельний моніторинг серотонінового синдрому при одночасному застосуванні необхідний. Необоротні селективні інгібітори МАО-В (селегілін, розагіліну). Незважаючи на нижчий (ніж з інгібіторами МАО-А) очікуваний ризик серотонінового синдрому, поєднання вортіоксетину з незворотними інгібіторами МАО-В, такими як селегілін або розагілін, слід здійснювати з обережністю. Ретельний моніторинг серотонінового синдрому при одночасному застосуванні необхідний. Серотонінергічні лікарські засоби. Одночасне призначення з серотонінергічними лікарськими засобами (наприклад, з трамадолом, суматриптаном та іншими триптанами) може призвести до серотонінового синдрому. Звіробій. Одночасне застосування антидепресантів серотонінергічної дії та рослинних засобів, що містять звіробій продірявлений, може призвести до підвищення частоти побічних реакцій, включаючи серотонін синдром. Лікарські засоби, що знижують судомний поріг. Антидепресанти серотонінергічної дії можуть знизити поріг судомної готовності. Рекомендується обережність при одночасному застосуванні інших лікарських засобів, здатних знизити поріг судомної готовності (як антидепресанти (ТЦА, СІОЗС, СІЗЗН), нейролептики (фенотіазини, тіоксантенін, бутіро). ECT (електросудорожна терапія). Клінічного досвіду одночасного застосування вортіоксетину з ест немає, тому обережність доцільна. Інгібітори цитохрому Р450. При введенні разом з 150 мг бупропіону (сильний інгібітор CYP2D6) двічі на день протягом 14 днів у здорових добровольців вплив вортіоксетину збільшився у 2,3 рази на AUC. Спільне введення частіше призводило до збільшення частоти побічних ефектів при додаванні бупропіону до вортіоксетину, ніж при додаванні вортіоксетину до бупропіону. Залежно від індивідуальної чутливості пацієнта при додаванні до терапії сильних інгібіторів CYP2D6 (наприклад, бупропіону, хінідину, флуоксетину, пароксетину) можна розглянути застосування низьких доз вортіоксетину. При сумісному призначенні вортіоксетину після 6 днів застосування кетоконазолу 400 мг на добу (інгібітор CYP3A4/5 та Р-глікопротеїну) або флуконазолу 200 мг на добу (інгібітор CYP2C9, CYP2C19 та CYP3A4/5 5-кратне збільшення AUC вортіоксетину. Корекція дози не потрібна. Вплив одноразового прийому 40 мг омепразолу (інгібітор CYP2C19) на фармакокінетику тривалого застосування вортіоксетину у здорових добровольців не спостерігався. Комбінації потужних інгібіторів CYP3A4 та CYP2C9 у пацієнтів з низьким метаболізмом CYP2D6 не досліджувалися, однак, ймовірно, слід очікувати посиленого впливу вортіоксетину на таких пацієнтів. Індуктори цитохрому Р450. При одноразовому введенні 20 мг вортіоксетину разом після 10 днів прийому рифампіцину 600 мг на добу (індуктор CYP ізоферментів) у здорових добровольців спостерігалося зниження AUC вортіоксетину на 72%. Залежно від індивідуальної реакції пацієнта, може бути потрібна корекція дози, якщо до лікування вортіоксетином додається індуктор цитохрому Р450 (наприклад, рифампіцин, карбамазепін, фенітоїн). Ацетилсаліцилова кислота. Вплив повторного прийому ацетилсаліцилової кислоти 150 мг на добу на фармакокінетику вортіоксетину у здорових добровольців не спостерігалося. Вплив вортіоксетину на дію інших лікарських засобів. Антикоагулянти та антиагреганти. Істотних ефектів впливу на показники міжнародного нормалізованого співвідношення, протромбіну або R-/S-варфарину плазми порівняно з плацебо при спільному введенні вортіоксетину з фіксованою дозою варфарину у здорових добровольців не спостерігалося. Крім того, суттєвого інгібуючого впливу порівняно з плацебо на агрегацію тромбоцитів при сумісному введенні аспірину в дозі 150 мг на добу після прийому вортіоксетину у здорових добровольців не спостерігалося. Однак, як і при застосуванні інших серотонінергічних засобів, слід виявляти обережність при застосуванні вортіоксетину у поєднанні з пероральними антикоагулянтами або антиагрегантами у зв'язку з потенційним підвищенням ризику кровотечі з фармакодинамічної взаємодії. Алкоголь. Вплив на фармакокінетику вортіоксетину або етанолу, а також суттєвого порушення когнітивної функції порівняно з плацебо після застосування вортіоксетину в дозах 20 мг або 40 мг з одноразовим введенням етанолу 0,6 г/кг у здорових добровольців не виявлено. Однак, як інші засоби, що діють на ЦНС, застосовувати вортіоксетин у поєднанні з алкоголем не рекомендується. Субстрати цитохрому P450 In vitro вортіоксетин не показав потенціалу пригнічення або індукції ізоферментів цитохрому P450. Гальмівної дії вортіоксетину на ізоферменти цитохрому Р450 CYP2C19 (омепразол, діазепам), CYP3A4/5 (етинілестрадіол, мідазолам), CYP2B6 (бупропіон), CYP2C9 (толбутамід, S-варфарин . Значного порушення когнітивної функції порівняно з плацебо після застосування вортіоксетину одночасно з 10 мг діазепаму не виявлено. Істотного впливу на рівні статевих гормонів у порівнянні з плацебо після одночасного застосування вортіоксетину з комбінованим оральним контрацептивом (етинілестрадіол 30 мкг/левоноргестрел 150 мкг) не виявлено. Літій, триптофан. Клінічно значущого ефекту впливу стабільних концентрацій літію після одночасного застосування з вортіоксетином у здорових добровольців не спостерігалося. Однак були повідомлення про посилення ефектів при застосуванні антидепресантів серотонінергічної дії разом із літієм або триптофаном, тому одночасне застосування вортіоксетину з цими лікарськими засобами слід проводити з обережністю.ПередозуванняДосвід обмежений. Прийом вортіоксетину в діапазоні доз від 40 до 75 мг викликав загострення таких побічних ефектів: нудота, постуральне запаморочення, діарея, абдомінальний дискомфорт, генералізований свербіж, сонливість та рум'янець. Лікування має бути симптоматичним та включати відповідний моніторинг. Рекомендується медичне спостереження у спеціалізованих умовах.Запобіжні заходи та особливі вказівкиЗастосування у дітей та підлітків віком до 18 років Бринтелікс не рекомендується застосовувати для терапії депресій у пацієнтів, які не досягли 18 років, оскільки безпека та ефективність вортіоксетину у цієї вікової групи не була встановлена (див. розділ "Спосіб застосування та дози"). У клінічних дослідженнях у дітей та підлітків, які отримували інші антидепресанти, частіше спостерігалася суїцидальна поведінка (суїцидальні спроби та суїцидальні думки) та ворожість (з переважанням агресивної поведінки, схильності до конфронтації та роздратування) порівняно з тими, хто отримував плацебо. Суїцид/суїцидальні думки або клінічне погіршення Депресія пов'язана з підвищеним ризиком виникнення суїцидальних думок, завдання собі тілесних ушкоджень і суїциду (суїцидальна поведінка). Цей ризик зберігається до настання вираженої ремісії. Оскільки поліпшення може не спостерігатися протягом перших кількох тижнів терапії або навіть більшого проміжку часу, пацієнти повинні перебувати під постійним наглядом до поліпшення їх стану. Загальна клінічна практика показує, що на ранніх стадіях одужання можливе збільшення ризику самогубства. Пацієнти з суїцидальною поведінкою в анамнезі або пацієнти зі значним рівнем роздумів на суїцидальні теми до початку лікування більш схильні до ризику суїцидальних думок або спроб суїциду, тому під час лікування за ними має вестися ретельне спостереження. Мета-аналіз плацебо-контрольованих клінічних досліджень антидепресантів за участю дорослих пацієнтів із психічними порушеннями показав, що при застосуванні антидепресантів у пацієнтів віком до 25 років існує підвищений ризик суїцидальної поведінки порівняно з плацебо. За пацієнтами необхідне ретельне спостереження, особливо за тими, які виявляють високий суїцидальний ризик, особливо на початку лікування або зміни дози препарату. Пацієнти (і їх опікуни) повинні бути попереджені про необхідність відслідковувати ознаки будь-якого клінічного погіршення, виникнення суїцидальної поведінки та суїцидальних думок, а також незвичайних змін у поведінці, та необхідність негайного звернення за лікарською допомогою у разі виникнення подібних симптомів. Судомні напади Існує можливий ризик розвитку судомних нападів під час застосування антидепресантів. Тому Брінтеллікс необхідно застосовувати з обережністю у пацієнтів із судомними нападами в анамнезі або у пацієнтів із нестабільною епілепсією. При виникненні судомних нападів або збільшення їх частоти лікування вортіоксетином необхідно припинити. Серотоніновий синдром або злоякісний нейролептичний синдром Серотоніновий синдром (СС) або злоякісний нейролептичний синдром (ЗНС) є потенційно небезпечними для життя станами і можуть виникнути на фоні застосування препарату Брінтеллікс. Ризик виникнення СС або ЗНС підвищується при сумісному застосуванні із серотонінергічними препаратами (включаючи триптани), препаратами, що впливають на метаболізм серотоніну (включаючи ІМАО), антипсихотиками або іншими антагоністами дофаміну. Пацієнтів необхідно спостерігати на предмет виникнення об'єктивних та суб'єктивних симптомів СС та ЗНС. Симптоми серотонінового синдрому включають зміни психічного стану (наприклад, ажитацію, галюцинації, кому), вегетативну нестабільність (наприклад, тахікардію, лабільність артеріального тиску, гіпертермію), нервово-м'язові відхилення (наприклад, гіперрефлексію, розлади координації) та/ кишкові симптоми (наприклад, нудоту, блювання, діарею). У разі виникнення таких симптомів слід негайно припинити терапію Брінтелліксом та розпочати симптоматичне лікування. Манія/гіпоманія Бринтелікс слід застосовувати з обережністю у пацієнтів з епізодами манії/гіпоманії в анамнезі. Препарат слід відмінити у разі розвитку маніакального стану. Закритокутова глаукома Розширення зіниць, що виникає після прийому багатьох антидепресантів, у тому числі і Брінтелліксу, може спровокувати напад закритокутової глаукоми у пацієнтів з анатомічно вузьким кутом передньої камери ока, яким не було проведено периферичної іридектомії. Кровотеча На фоні застосування серотонінергічних антидепресантів (СІОЗС, СІОЗСН) були відмічені рідкісні випадки виникнення геморагічних порушень, таких як екхімози, пурпура, шлунково-кишкові та гінекологічні кровотечі. Препарат рекомендується застосовувати з обережністю у пацієнтів, які приймають антикоагулянти та/або препарати, що впливають на тромбоцитарну функцію (наприклад, атипові антипсихотики, фенотіазини, більшість трициклічних антидепресантів, нестероїдні протизапальні засоби (НПЗЗ) та ацетил. кровотеч/порушення згортання. Гіпонатріємія На фоні застосування антидепресантів із серотонінергічним ефектом (СІОЗС, СІОЗСН) повідомлялося про рідкісні випадки виникнення гіпонатріємії, ймовірно внаслідок синдрому неадекватної секреції антидіуретичного гормону. Слід виявляти обережність при застосуванні вортіоксетину у пацієнтів з груп високого ризику, таких як літні пацієнти, пацієнти з цирозом печінки або пацієнти, які одночасно отримують терапію препаратами, які можуть спричинити гіпонатріємію. Слід по можливості скасувати Брінтеллікс у пацієнтів із симптоматичною гіпонатріємією та провести відповідні медичні втручання, спрямовані на корекцію їхнього стану. Літні пацієнти Дані щодо застосування Брінтелліксу у літніх пацієнтів з великим депресивним епізодом обмежені. Тому необхідно бути обережними при терапії пацієнтів ≥ 65 років з використанням доз вортіоксетину вище 10 мг один раз на добу. Порушення функції нирок Існують лише обмежені дані щодо застосування препарату у пацієнтів з тяжкою нирковою недостатністю. Тому слід бути обережними при лікуванні цих пацієнтів. Порушення функції печінки Вортіоксетин не вивчався у пацієнтів з тяжкою печінковою недостатністю, тому у таких пацієнтів препарат слід застосовувати з обережністю. Вплив на здатність до керування автотранспортом та управління механізмами Брінтеллікс не робить або дуже незначний вплив на здатність керувати автомобілем або механізмами. Тим не менш, пацієнти повинні бути обережними при керуванні транспортними засобами або при роботі з небезпечними механізмами особливо на початку лікування вортіоксетином або при зміні його дози.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
939,00 грн
892,00 грн
Склад, форма випуску та упаковкаДіюче речовина: 5 мг або 10 мг вортіоксетину у вигляді вортіоксетину гідрохлориду. Допоміжні речовини: маніт (Е 421), мікрокристалічна целюлоза, гідроксипропілцелюлоза, натрію крохмалю (тип А), магнію стеарат, гіпромелоза, макрогол 400, титану діоксид (E 171); таблетки 5 мг заліза оксид червоний (Е172); таблетки 10 мг заліза оксид жовтий (Е172).ФармакокінетикаАбсорбція. Вортіоксетин повільно, але добре всмоктується після прийому внутрішньо та пік концентрації в плазмі досягається протягом 7-11 годин. Після багаторазового прийому 5, 10 або 20 мг на добу, спостерігалося середнє значення C Max 9-33 нг/мл. Біодоступність становить 75%. Вплив їди на фармакокінетику не спостерігалося. Розподіл. Середній обсяг розподілу (V SS) становить 2600 л, що вказує на об'ємний позасудинний розподіл. Вортіоксетин сильно зв'язується з білками плазми (98-99%) і зв'язування, здається, не залежить від концентрації вортіоксетину в плазмі. Метаболізм. Вортіоксетин широко метаболізується в печінці, головним чином шляхом окислення та подальшої кон'югації глюкуроновою кислотою. In vitro ізоферменти цитохрому P450 CYP2D6, CYP3A4/5, CYP2C19, CYP2C9, CYP2A6, CYP2C8 та CYP2B6 беруть участь у метаболізмі вортіоксетину. Інгібуючого або індукуючого впливу вортіоксетину in vitro на ізоферменти CYP CYP1A2, CYP2A6, CYP2B6, CYP2C8, CYP2C9, CYP2C19, CYP2D6, CYP2E1 або CYP3A4/5 Вортіоксетин є слабким P-gp субстратом та інгібітором. Основний метаболіт вортіоксетину фармакологічно неактивний. Період напіввиведення - 66 годин. Приблизно 2/3 неактивного метаболіту вортіоксетину виводиться із сечею та близько 1/3 – з калом. Тільки незначна кількість вортіоксетину виводиться із калом. Стійка концентрація у плазмі досягається через 2 тижні. Лінійність/нелінійність. Фармакокінетика є лінійною і не залежить від часу в діапазоні вивчених доз (2,5-60 мг на добу). Відповідно до періоду напіврозпаду індекс накопичення становить від 5 до 6 на основі AUC 0-24 після декількох прийомів доз від 5 до 20 мг на добу. Пацієнти похилого віку. У літніх здорових добровольців (у віці ≥ 65 років, n = 20) вплив вортіоксетину збільшувався на 27% (C Max та AUC) порівняно з молодими здоровими добровольцями контрольної групи (віком ≤ 45 років) після кількох прийомів 10 мг на добу. Корекція дози не потрібна. Ниркова недостатність. Після одноразового прийому 10 мг вортіоксетину ниркова недостатність (за формулою Кокрофт-Голта, легка, середня або важка, n = 8 у групі) викликала незначне збільшення експозиції (до 30%) порівняно з такою у контрольній групі здорових добровольців. У пацієнтів з термінальною стадією ниркової недостатності лише невелика фракція вортіоксетину була втрачена під час діалізу (AUC і C Max на 13% і 27% нижче; n = 8) після одноразового прийому 10 мг вортіоксетину. Корекція дози не потрібна. Печінкова недостатність. Після одноразового прийому 10 мг вортіоксетину впливу легкої або помірної печінкової недостатності (Child-Pugh, критерії А та В; n=8 у кожній групі) на фармакокінетику вортіоксетину не спостерігалося (зміни AUC становили менше 10%). Корекція дози не потрібна. Вортіоксетин не досліджували у пацієнтів з тяжкою печінковою недостатністю, і слід виявляти обережність при призначенні цим пацієнтам. Слабкі метаболізатори CYP2D6. У слабких метаболізаторів CYP2D6 концентрація вортіоксетину в плазмі крові була приблизно вдвічі вищою, ніж у екстенсивних метаболізаторів. У присутності потужних інгібіторів CYP3A4/2C9 вплив потенційно може бути вищим. Корекція дози може бути потрібна, як і для всіх пацієнтів, залежно від індивідуальної реакції.ФармакодинамікаМеханізм дії. Механізм дії вортіоксетину, як вважають, пов'язаний з його мультимодальною активністю, яка є поєднанням двох фармакологічних механізмів: прямої модуляції активності рецепторів та інгібування транспортера серотоніну (5-НТ). Доклінічні дані показують, що вортіоксетин є антагоністом 5-НТ 3, 5-HT 7 і 5-HT 1D рецепторів, частковим агоністом 5-HT 1B рецепторів, агоністом 5-HT 1A рецепторів та інгібітором 5-HT транспортера, що викликає модуляцію. системах, у тому числі серотоніну, норадреналіну, дофаміну, гістаміну, ацетилхоліну, ГАМК та глутамату. Така мультимодальна активність, як вважають, забезпечує антидепресанти та анксіолітичні ефекти, а також покращення когнітивної функції, навчання та пам'яті в умовах доклінічних досліджень вортіоксетину. Крім того,Доклінічні дослідження вказують, що вортіоксетин не викликає сексуальної дисфункції. Точний внесок кожної складової цього механізму в фармакодинамічний профіль, що спостерігається, залишається неясним, тому слід застосовувати увагу при екстраполяції доклінічних даних безпосередньо на людину. Встановлено, що захоплення транспортера серотоніну різними добовими дозами вортіоксетину становило приблизно 50% – дозою 5 мг, 65% – у дозі 10 мг та більше 80% – дозою 20 мг. Вортіоксетин клінічно показав антидепресивну дію при захопленні транспортера 5-НТ на 50%. Клінічна ефективність та безпека. Ефективність вортіоксетину зростає із збільшенням дози. Крім того, вортіоксетин у межах доз 5-20 мг продемонстрував ефективність у широкому діапазоні депресивних (за шкалою MADRS) та тривожних (за шкалою HAM-А) симптомів депресії. Профілактика рецидивів. Тривалість антидепресивного ефекту була продемонстрована у дослідженні профілактики рецидивів, у якому вдвічі вищий ризик рецидиву був визначений у групі плацебо, ніж у групі вортіоксетину. Пацієнти похилого віку. У діапазоні доз вортіоксетину від 5 до 20 мг на добу ефективність та переносимість у людей похилого віку відповідала результатам досліджень у дорослого населення. Пацієнти з тяжкою депресією або високим рівнем симптомів тривоги. Антидепресантна ефективність була також продемонстрована у хворих з тяжкою депресією (≥ 30 балів MADRS) та у депресивних пацієнтів з високим рівнем тривожних симптомів (≥ 20 балів HAM-А) у короткострокових дослідженнях, включаючи дослідження у пацієнтів похилого віку, та довгострокових дослідженнях профілактики рецидиву. Пацієнти з неадекватною відповіддю на лікування СІЗЗС/СІЗЗН. У порівняльному дослідженні гнучких доз у пацієнтів з депресією після неадекватної відповіді на лікування існуючого епізоду СІОЗС/СІЗЗН вортіоксетин у добовій дозі 10-20 мг був статистично значно більш ефективним ніж агомелатин у дозі 25-50 мг (за шкалою MADRS). за шкалами CGI-I та SDS. Когнітивна дисфункція при депресії. У ході досліджень впливу лікарського засобу на когнітивні процеси виявилося, що ефект вортіоксетину зумовлений головним чином прямим впливом на когнітивну функцію, ніж непрямим впливом через поліпшення симптомів депресії. Якість життя та загальне функціонування. Вортіоксетин перевершував плацебо за показниками оцінки якості життя, клінічно значно покращував загальний стан здоров'я (за шкалою EQ-5D) та показники загального функціонування (за шкалою SDS – робота, соціальне та сімейне життя) порівняно з плацебо або активним засобом порівняння (агомелатином). Більш того, найкращі ефекти порівняно з плацебо щодо якості життя зберігалися протягом тривалого дослідження профілактики рецидиву. Переносність та безпека. Безпека та переносимість вортіоксетину оцінювалися у коротко- та довгострокових дослідженнях для доз 5-20 мг на добу. Вортіоксетин не збільшував частоти безсоння або сонливості в порівнянні з плацебо. У систематичному оцінюванні потенційних симптомів скасування не було виявлено клінічно значущої різниці між вортіоксетином і плацебо за частотою та характером симптомів відміни ні після короткострокового (6-12 тижнів), ні після довгострокового (24-64 тижні) періоду лікування. У ході клінічних досліджень вортіоксетину частота повідомлень про небажані сексуальні реакції була низькою і подібною до плацебо, показники частоти сексуальної дисфункції, пов'язаної з терапією, та загальні оцінки за шкалою ASEX не мали клінічно значимих відмінностей з плацебо щодо симптомів сексуальної дисфункції при застосуванні рекомендації. Проте високі дози пов'язані з чисельним зростанням випадків дисфункції. У ході клінічних досліджень подібно до плацебо вортіоксетин не впливав на масу тіла, частоту серцевих скорочень та артеріальний тиск. Клінічно значимих змін у оцінках функції печінки та нирок у ході клінічних досліджень не було. Вортіоксетин не надавав жодного клінічно значущого впливу на параметри ЕКГ, включаючи QT-, QTc-, PR- та QRS-інтервали, у пацієнтів з великим депресивним розладом. У дослідженні QTc серед здорових добровольців при застосуванні доз до 40 мг на добу потенціалу до збільшення QTc інтервалу не спостерігали. Дитячий вік. Клінічні дослідження серед пацієнтів дитячого віку не проводилися, отже, безпека та ефективність препарату. Брінтелікс для пацієнтів віком до 18 років не було встановлено.Показання до застосуванняЛікування великого депресивного розладу у дорослих.Побічна діяНайчастішою побічною реакцією була нудота. Побічні реакції були зазвичай легкими або помірними та спостерігалися протягом перших двох тижнів лікування. Реакції, як правило, були скороминущими і зазвичай не призводили до припинення терапії. З боку травної системи (наприклад, нудота) частіше спостерігалися у жінок, ніж у чоловіків.Взаємодія з лікарськими засобамиВортіоксетин метаболізується в печінці головним чином шляхом окиснення та подальшої кон'югації глюкуроновою кислотою. In vitro у метаболізмі вортіоксетину беруть участь ізоферменти цитохрому Р450 CYP2D6, CYP3A4/5, CYP2C19, CYP2C9, CYP2A6, CYP2C8 та CYP2B6. Вплив інших лікарських засобів на дію вортіоксетину. ;Необоротні неселективні інгібітори МАО У зв'язку з ризиком серотонінового синдрому вортіоксетин протипоказаний у будь-якій комбінації з необоротними неселективними інгібіторами МАО. Лікування вортіоксетином не слід розпочинати раніше принаймні через 14 днів після припинення лікування необоротними неселективними інгібіторами МАО. Прийом вортіоксетину слід припинити, принаймні, за 14 днів до початку лікування необоротними неселективними інгібіторами МАО. Зворотний селективний інгібітор МАО-А (моклобемід). ;Комбінація вортіоксетину з оборотним селективним інгібітором МАО-А, таким як моклобемід, протипоказана. Ретельний моніторинг серотонінового синдрому при одночасному застосуванні необхідний. Зворотний неселективний інгібітор МАО (лінезолід). ;Комбінація вортіоксетину зі слабким оборотним та неселективним інгібітором МАО, таким як антибіотик лінезолід, протипоказана. Ретельний моніторинг серотонінового синдрому при одночасному застосуванні необхідний. Необоротні селективні інгібітори МАО-В (селегілін, розагіліну). ;Незважаючи на нижчий (ніж з інгібіторами МАО-А) очікуваний ризик серотонінового синдрому, поєднання вортіоксетину з необоротними інгібіторами МАО-В, такими як селегілін або розагілін, слід здійснювати з обережністю. Ретельний моніторинг серотонінового синдрому при одночасному застосуванні необхідний. Серотонінергічні лікарські засоби. Одночасне призначення з серотонінергічними лікарськими засобами (наприклад, з трамадолом, суматриптан та інші триптанами) може призвести до серотонінового синдрому. Звіробій. Одночасне застосування антидепресантів серотонінергічної дії та рослинних засобів, що містять звіробій продірявлений, може призвести до підвищення частоти побічних реакцій, включаючи серотонін синдром. Лікарські засоби, що знижують судомний поріг. Антидепресанти серотонінергічної дії можуть знизити поріг судомної готовності. . ECT (електросудорожна терапія). ;Клінічного досвіду одночасного застосування вортіоксетину з ЕСТ немає, тому обережність доцільна. Інгібітори цитохрому Р450. ;При введенні разом з 150 мг бупропіону (сильний інгібітор CYP2D6) двічі на день протягом 14 днів у здорових добровольців вплив вортіоксетину збільшився у 2,3 рази для AUC. Спільне введення частіше призводило до збільшення частоти побічних ефектів при додаванні бупропіону до вортіоксетину, ніж при додаванні вортіоксетину до бупропіону. Залежно від індивідуальної чутливості пацієнта при додаванні до терапії сильних інгібіторів CYP2D6 (наприклад, бупропіону, хінідину, флуоксетину, пароксетину) можна розглянути застосування низьких доз вортіоксетину. При сумісному призначенні вортіоксетину після 6 днів застосування кетоконазолу 400 мг на добу (інгібітор CYP3A4/5 та Р-глікопротеїну) або флуконазолу 200 мг на добу (інгібітор CYP2C9, CYP2C19 та CYP3A4/5 5-кратне збільшення AUC вортіоксетину. Корекція дози не потрібна. Вплив одноразового прийому 40 мг омепразолу (інгібітор CYP2C19) на фармакокінетику тривалого застосування вортіоксетину у здорових добровольців не спостерігався. Комбінації потужних інгібіторів CYP3A4 та CYP2C9 у пацієнтів з низьким метаболізмом CYP2D6 не досліджувалися, однак, ймовірно, слід очікувати посиленого впливу вортіоксетину на таких пацієнтів. Індуктори цитохрому Р450. ;При одноразовому введенні 20 мг вортіоксетину разом після 10 днів прийому рифампіцину 600 мг на добу (індуктор CYP ізоферментів) у здорових добровольців спостерігалося зниження AUC вортіоксетину на 72%. Залежно від індивідуальної реакції пацієнта, може бути потрібна корекція дози, якщо до лікування вортіоксетином додається індуктор цитохрому Р450 (наприклад, рифампіцин, карбамазепін, фенітоїн). Ацетилсаліцилова кислота. ;Вплив повторного прийому ацетилсаліцилової кислоти 150 мг на добу на фармакокінетику вортіоксетину у здорових добровольців не спостерігалося. Вплив вортіоксетину на дію інших лікарських засобів. ;Антикоагулянти та антиагреганти. ;Істотних ефектів впливу на показники міжнародного нормалізованого співвідношення, протромбіну або R-/S-варфарину плазми порівняно з плацебо при спільному введенні вортіоксетину з фіксованою дозою варфарину у здорових добровольців не спостерігалося. Крім того, суттєвого інгібуючого впливу порівняно з плацебо на агрегацію тромбоцитів при сумісному введенні аспірину в дозі 150 мг на добу після прийому вортіоксетину у здорових добровольців не спостерігалося. Однак, як і при застосуванні інших серотонінергічних засобів, слід виявляти обережність при застосуванні вортіоксетину у поєднанні з пероральними антикоагулянтами або антиагрегантами у зв'язку з потенційним підвищенням ризику кровотечі з фармакодинамічної взаємодії. Алкоголь. Вплив на фармакокінетику вортіоксетину або етанолу, а також суттєвого порушення когнітивної функції порівняно з плацебо після застосування вортіоксетину в дозах 20 мг або 40 мг з одноразовим введенням етанолу 0,6 г/кг у здорових добровольців не виявлено. Однак, як інші засоби, що діють на ЦНС, застосовувати вортіоксетин у поєднанні з алкоголем не рекомендується. Субстрати цитохрому P450 ;In vitro вортіоксетин не показав потенціалу пригнічення або індукції ізоферментів цитохрому P450. Гальмівної дії вортіоксетину на ізоферменти цитохрому Р450 CYP2C19 (омепразол, діазепам), CYP3A4/5 (етинілестрадіол, мідазолам), CYP2B6 (бупропіон), CYP2C9 (толбутамід, S-варфарин . Значного порушення когнітивної функції порівняно з плацебо після застосування вортіоксетину одночасно з 10 мг діазепаму не виявлено. Істотного впливу на рівні статевих гормонів у порівнянні з плацебо після одночасного застосування вортіоксетину з комбінованим оральним контрацептивом (етинілестрадіол 30 мкг/левоноргестрел 150 мкг) не виявлено. Літій, триптофан. ;Клінічно значущого ефекту впливу стабільних концентрацій літію після одночасного застосування з вортіоксетином у здорових добровольців не спостерігалося. Однак були повідомлення про посилення ефектів при застосуванні антидепресантів серотонінергічної дії разом із літієм або триптофаном, тому одночасне застосування вортіоксетину з цими лікарськими засобами слід проводити з обережністю.Спосіб застосування та дозиБрінтелікс приймають внутрішньо з їжею або без. Початкова та підтримуюча дози становлять 10 мг один раз на добу. Залежно від індивідуальної чутливості пацієнта дозу можна збільшити до 20 мг на добу або знизити мінімально до 5 мг на добу. Після усунення симптомів депресії рекомендується продовжувати лікування ще 6 місяців для зміцнення антидепресивного ефекту. Припинення лікування. Лікування Брінтелліксом можна припинити різко, не потрібно поступового зниження дози. Спеціальні групи пацієнтів. Пацієнти похилого віку. Корекція дози для пацієнтів похилого віку виключно на основі віку не потрібна. Інгібітори цитохрому Р450. Залежно від індивідуальної реакції пацієнта слід розглянути застосування низьких доз вортіоксетину, якщо до терапії додаються потужні інгібітори CYP2D6 (наприклад, бупропіон, хінідин, флуоксетин, пароксетин). Індуктори цитохрому Р450. Залежно від індивідуальної реакції пацієнта слід розглянути корекцію дози вортіоксетину, якщо до терапії додається індуктор цитохрому Р450 (наприклад, рифампіцин, карбамазепін, фенітоїн). Діти. Безпечність та ефективність Брінтелліксу для лікування депресії у пацієнтів віком до 18 років не були встановлені, отже застосування не рекомендується.ПередозуванняДосвід обмежений. Прийом вортіоксетину в діапазоні доз від 40 до 75 мг викликав загострення таких побічних ефектів: нудота, постуральне запаморочення, діарея, абдомінальний дискомфорт, генералізований свербіж, сонливість та рум'янець. Лікування має бути симптоматичним та включати відповідний моніторинг. Рекомендується медичне спостереження у спеціалізованих умовах.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаКраплі очні у вигляді суспензії - 1 мл: Активна речовина: бринозоламід 10 мг; Допоміжні речовини: тилоксапол - 0.25 мг, карбомер 974Р - 4 мг, манітол (E421) - 33 мг, натрію хлорид - 2.5 мг, динатрію едетату дигідрат - 0.1 мг, бензалконію хлорид - 0.15 мг, на 7 до. ±0.1, вода очищена – до 1 мл. 5 мл у поліетиленовому флаконі.Фармакотерапевтична групаБринзоламід є інгібітором карбоангідрази II (КА-II). Карбоангідраза - фермент, який визначається у багатьох тканинах організму, в т.ч. у тканинах ока. Каталізує оборотні реакції, у яких відбувається гідратація двоокису вуглецю та гідроліз вугільної кислоти. Інгібування карбоангідрази на рівні циліарного тіла знижує секрецію водянистої вологи за рахунок уповільнення утворення іонів бікарбонату з подальшим зниженням транспорту натрію та води, що призводить до зниження внутрішньоочного тиску. Підвищення внутрішньоочного тиску є основним фактором ризику пошкодження зорового нерва та звуження меж полів зору.ФармакокінетикаВсмоктування та розподілення. Після інстиляції бринзоламід потрапляє у системний кровотік. Завдяки високій спорідненості з КА-II бринзоламід адсорбується в еритроцитах. Зв'язування із білками плазми становить близько 60%. Метаболіз. У людини відбувається утворення метаболіту N-дезетилбрінзоламід, який зв'язується з КА та накопичується в еритроцитах. Даний метаболіт пов'язується в основному з KA-I у присутності бринзоламіду. У плазмі концентрація бринзоламіду та N-дезетилбрінзоламіду нижча за межу кількісного визначення (<7.5 нг/мл). Виведення. Відзначається великий Т1/2 бринзоламіду із цільної крові (в середньому 24 тижні). Бринзоламід виводиться переважно нирками у незміненому вигляді (приблизно 60%). N-дезетилбрінзоламід також присутній у сечі поряд зі слідовими кількостями метаболітів N-дезметоксипропіл та О-десметил.Показання до застосуванняБринзопт призначений для зниження підвищеного внутрішньоочного тиску при офтальмогіпертензії та відкритокутовій глаукомі: як монотерапія у дорослих пацієнтів, які не реагують на бета-адреноблокатори; у дорослих пацієнтів, яким протипоказані бета-адреноблокатори; як додаткову терапію до бета-адреноблокаторів або аналогів простагландинів.Протипоказання до застосуванняПідвищена чутливість до діючої речовини або будь-якої з допоміжних речовин, відома чутливість до сульфонамідів, тяжка ниркова недостатність, гіперхлоремічний ацидоз. Препарат слід застосовувати з обережністю у пацієнтів з ризиком ниркової недостатності через можливий розвиток метаболічного ацидозу.Вагітність та лактаціяФертильність. За результатами досліджень на тваринах не отримано відомостей про вплив бринзоламіду на фертильність. Не проводилося досліджень щодо оцінки впливу розчину бринзоламіду для місцевого офтальмологічного застосування на фертильність у людини. Вагітність. Немає достовірних даних щодо застосування бринзоламіду у вагітних жінок. У дослідженнях на тваринах отримано дані про репродуктивну токсичність після системного застосування. Бринзоламід не рекомендується до застосування під час вагітності та жінками дітородного віку, які не використовують засоби контрацепції. Період грудного вигодовування. Невідомо, чи виділяється бринзоламід/його метаболіти у грудне молоко після інстиляції у кон'юнктивальну порожнину. У дослідженнях на тваринах продемонстровано екскрецію мінімальних рівнів бринзоламіду в грудне молоко після перорального застосування. У зв'язку з можливістю появи побічних ефектів у немовляти під час лікування матері краплями Бринзопт, 10 мг/мл, має бути прийняте рішення про припинення грудного вигодовування або про припинення лікування, беручи до уваги важливість лікування для матері та важливість грудного вигодовування для дитини. Ефективність та безпека препарату Брінзопт у пацієнтів віком від 0 до 17 років не було встановлено. Не рекомендується застосування препарату цієї групи пацієнтів.Побічна діяУ клінічних дослідженнях, що включали більше 2732 пацієнтів, які отримували бринзоламід як монотерапію або додаткову терапію з тимололом малеатом 5 мг/мл, найпоширенішими побічними реакціями були: дисгевзія (6.0%) (гіркий або незвичайний смак) і тимчасове затуманювання зору. ) після закапування протягом декількох секунд до декількох хвилин. Частота побічних реакцій, яка наведена далі, визначається за допомогою наступних категорій частоти: дуже часто (&le1/10); часто (&le1/100 та <1/10); нечасто (&le1/1000 та <1/100); рідко (&le1/10 000 та <1/1000); дуже рідко (<1/10000); з невідомою частотою (не може бути оцінена на основі наявних даних). У кожній групі частоти побічні реакції представлені в порядку частоти народження. Побічні реакції були отримані з клінічних досліджень та з постреєстраційних спонтанних повідомлень. Інфекції та зараження: нечасто – назофарингіт, фарингіт, синусит; з невідомою частотою – риніт. З боку системи кровотворення: нечасто – зниження кількості червоних кров'яних клітин, збільшення вмісту хлору у плазмі. З боку імунної системи: з невідомою частотою – гіперчутливість. З боку обміну речовин та харчування: з невідомою частотою – знижений апетит. Психічні розлади: нечасто – апатія, депресія, пригнічений настрій, зниження лібідо, нічні кошмари, нервозність; рідко – безсоння. З боку нервової системи: нечасто – моторна дисфункція, амнезія, запаморочення, парестезія, головний біль; рідко – порушення пам'яті, сонливість; з невідомою частотою – тремор, гіпоестезія, агевзія. З боку органу зору: часто - затуманювання зору, подразнення очей, біль у власних очах, відчуття стороннього тіла у власних очах, очна гіперемія; нечасто - ерозія рогівки, кератит, точковий кератит, кератопатія, накопичення в оці, фарбування рогівки, дефект епітелію рогівки, порушення цілісності епітелію рогівки, блефарит, свербіж очей, кон'юнктивіт, набряк кон'юнктиви, м'язів проведенні діагностичних проб для підтвердження порушення цілісності епітелію рогівки, птеригіум, пігментація склери, астенопія, дискомфорт в очах, незвичайне відчуття в оці, синдром сухого ока, субкон'юнктивальні кісти, кон'юнктивальна ін'єкція, свербіж повік, виділення з очей, корочка; рідко – набряк рогівки, диплопія, зниження гостроти зору, фотопсії, гіпестезія,набряк періорбітальної області, підвищення внутрішньоочного тиску, зміна співвідношення діаметрів екскавації до діаметра диска зорового нерва; з невідомою частотою – порушення з боку рогівки, порушення зору, алергічні прояви з боку очей, мадароз, порушення з боку повік, еритема повік. З боку органу слуху та лабіринту: рідко – дзвін у вухах; з невідомою частотою – запаморочення. З боку серцево-судинної системи: нечасто – кардіореспіраторний дистрес-синдром, брадикардія, прискорене серцебиття; рідко – стенокардія, порушення ритму серцевих скорочень; з невідомою частотою – аритмія, тахікардія, гіпертензія, підвищення АТ, зниження АТ, збільшення частоти серцевих скорочень. З боку органів дихання, грудної клітки та середостіння: нечасто – задишка, носова кровотеча, ротоглоточний біль, глотково-гортанний біль, подразнення у горлі, синдром кашлю верхніх дихальних шляхів, нежить, чхання; рідко – гіперактивність бронхів, почуття закладеності в ділянці верхніх дихальних шляхів, набряк слизової оболонки навколоносових пазух, закладеність носа, кашель, сухість у носі; з невідомою частотою – бронхіальна астма. З боку шлунково-кишкового тракту: часто – дисгевзія; нечасто - езофагіт, діарея, нудота, блювання, диспепсія, біль у верхній частині живота, дискомфорт у животі, дискомфорт у шлунку, метеоризм, часте випорожнення кишечника, шлунково-кишкові розлади, зниження чутливості в області рота, парестезія у ділянці рота, сухість рота. З боку гепатобіліарної системи: з невідомою частотою – зміна результатів аналізу функціонального стану печінки. З боку шкіри та підшкірно-жирової клітковини: нечасто - висип, макуло-папульозний висип, відчуття стягнутості шкіри; рідко - кропив'янка, випадання волосся, генералізований свербіж; з невідомою частотою – дерматит, еритема. З боку скелетно-м'язової системи та сполучної тканини: нечасто – біль у спині, м'язові спазми, міалгія; з невідомою частотою – артралгія, біль у кінцівках. З боку функції нирок та сечовивідних шляхів: нечасто – біль у ділянці нирок; з невідомою частотою – півлакіурія. З боку репродуктивної системи: нечасто – еректильна дисфункція. Загальні порушення: нечасто – біль, дискомфорт у грудях, підвищена стомлюваність, незвичайні відчуття; рідко – біль у грудях, відчуття тривоги, астенія, дратівливість; з невідомою частотою – периферичні набряки, нездужання. Травми, отруєння та ускладнення в ході інстиляції: нечасто – відчуття стороннього тіла в оці. Опис окремих побічних реакцій. Дисгевзія (гіркий або незвичайний присмак у роті після закапування) є найпоширенішою системною побічною реакцією, що відзначена в ході клінічних досліджень бринзоламіду. Швидше за все, вона пов'язана із проходженням очних крапель у носоглотку через нососльозний канал. Носослезная оклюзія чи легке закриття повік після закапування може допомогти у зниженні частоти появи цього ефекту. Бринзопт є інгібітором карбоангідрази із сульфонамідною структурою, відзначається його екскреція в системний кровотік. Побічні ефекти щодо ШКТ, нервової системи, гематологічних показників, нирок, а також метаболічні порушення здебільшого відзначалися при системному застосуванні інгібіторів карбоангідрази. Побічні ефекти, що відмічені при пероральному застосуванні інгібіторів карбоангідрази, можуть виникнути і після місцевого застосування в офтальмології. Не було помічено несподіваних побічних реакцій при використанні бринзоламіду як додаткової терапії до травопросту. Побічні реакції, що спостерігалися при застосуванні додаткової терапії, були помічені після застосування кожної діючої речовини окремо. Застосування у педіатрі. У нечисленних короткострокових клінічних дослідженнях приблизно у 12.5% педіатричних пацієнтів спостерігалися побічні реакції, більшість з яких були місцевими, несерйозними реакціями ока, такими як кон'юнктивальна ін'єкція, подразнення очей, виділення з очей і сльозотеча.Взаємодія з лікарськими засобамиСпеціальних досліджень щодо взаємодії препарату Бринзопт з іншими лікарськими засобами не проводилося. У клінічних дослідженнях, де бринзоламід застосовувався одночасно з офтальмологічними препаратами – аналогами простагландину та тимололом, не було зазначено несприятливої взаємодії. Дослідження спільного застосування бринзоламіду з міотиками чи адренергічними препаратами не проводились. Ізоферменти цитохрому Р450, відповідального за метаболізм бринзоламіду, включають CYP3A4 (в основному), CYP2A6, CYP2C8 та CYP2C9. Очікується, що інгібітори CYP3A4, такі як кетоконазол, ітраконазол, клотримазол, ритонавір і тролеандоміцин, пригнічують метаболізм бринзоламіду за допомогою CYP3A4. Рекомендується бути обережним при одночасному застосуванні інгібіторів CYP3A4. Проте, накопичення бринзоламіду малоймовірне, т.к. виведення здійснюється нирками. Бринзоламід не є інгібітором ізоферменту цитохрому Р450.Спосіб застосування та дозиПри застосуванні препарату Бринзопт як монотерапія або в комбінації з іншими препаратами рекомендують закопувати 1 краплю в кон'юнктивальний мішок ураженого ока (уражених очей) 2 рази на добу. Деякі пацієнти можуть краще реагувати на лікування при застосуванні препарату по 1 краплі 3 рази на добу. При переході з терапії іншим офтальмологічним протиглаукомним препаратом на лікування бринзоламідом застосування препарату Брінзопт починається з наступного дня. Якщо застосовують більше одного лікарського засобу для місцевого застосування, решту препаратів слід інстилювати з інтервалом не менше 5 хв, очні мазі слід застосовувати в останню чергу. Якщо пропущено одну дозу, лікування продовжують з наступною дозою. Доза не повинна перевищувати 1 краплю в уражене око (уражені очі) 3 рази на добу. У пацієнтів похилого віку немає потреби у корекції дози. Застосування бринзоламіду не досліджувалося у пацієнтів із печінковою недостатністю, тому при зазначеній патології застосування препарату не рекомендується. Застосування бринзоламіду не досліджувалося у пацієнтів з тяжкою нирковою недостатністю (КК <30 мл/хв) або у пацієнтів з гіперхлоремічним ацидозом. Оскільки бринзоламід та його основний метаболіт виводяться переважно нирками, Бринзопт протипоказаний для пацієнтів із зазначеними станами. Ефективність та безпека препарату Брінзопт у пацієнтів віком від 0 до 17 років не було встановлено. Не рекомендується застосування препарату цієї групи пацієнтів. Спосіб застосування. Препарат застосовують місцево. Після закапування рекомендується провести носослезную оклюзію або обережно закрити повіки. Це може знизити влучення препарату в системний кровотік і зменшити, тим самим, розвиток системних побічних ефектів. Перед застосуванням препарату флакон слід добре збовтувати. Для запобігання зараженню кінчика крапельниці та суспензії слід уникати його дотику до поверхні ока та інших поверхонь. Між застосуваннями флакон слід зберігати щільно закритим.ПередозуванняНе було виявлено випадків передозування при місцевому застосуванні. Симптоми: можуть розвинутись електролітний дисбаланс, ацидоз, можливі порушення з боку нервової системи. Лікування: симптоматична та підтримуюча терапія. Необхідно контролювати плазмові концентрації електролітів (особливо калію) та рН крові.Запобіжні заходи та особливі вказівкиБринзопт є інгібітором карбоангідрази із сульфонамідною структурою, і хоча він застосовується місцево, може надходити в системний кровотік. Ті самі типи побічних реакцій, що відносяться до сульфонамідів, можуть виникнути і у разі місцевого застосування бринзоламіду. Якщо з'являються ознаки серйозних реакцій гіперчутливості, рекомендується припинити застосування препарату. Були зареєстровані порушення кислотно-лужного балансу при пероральному застосуванні інгібіторів карбоангідрази. Бринзоламід не вивчався у недоношених новонароджених (гестаційний вік менше 36 тижнів) або у дітей віком до 1 тижня. Пацієнти з аномаліями або значною незрілістю ниркових канальців можуть отримувати лікування бринзоламідом тільки після ретельної оцінки співвідношення ризик/користування, т.я. Існує ризик розвитку метаболічного ацидозу. Існує потенційний адитивний ефект відомих системних ефектів інгібування карбоангідрази у пацієнтів, які отримували інгібітори карбоангідрази одночасно всередину та місцево. Одночасне застосування бринзоламіду та інгібіторів карбоангідрази для прийому внутрішньо не вивчалося і не рекомендується. Бринзоламід оцінювався спочатку при спільному застосуванні з тимололом як додаткову терапію глаукоми. Крім того, був вивчений ефект зниження внутрішньоочного тиску бринзоламіду, що застосовується як додаткова терапія до аналогу простагландину, травопросту. Немає доступних довгострокових даних щодо застосування бринзоламіду як додаткової терапії до травопросту. Досвід застосування бринзоламіду в лікуванні пацієнтів із псевдоексфоліативною або пігментною глаукомою обмежений. Рекомендується бути обережним при застосуванні препарату Бринзопт у таких пацієнтів і здійснювати ретельний контроль внутрішньоочного тиску. Бринзоламід не вивчався у пацієнтів із вузькокутовою глаукомою та його застосування не рекомендується у пацієнтів із зазначеною патологією. Можливий вплив бринзоламіду на ендотелій рогівки не був досліджений у пацієнтів із пошкодженою рогівкою (особливо у пацієнтів із зниженням кількості ендотеліальних клітин). Застосування бринзоламіду у пацієнтів, які мають контактні лінзи, не вивчалося. Рекомендується ретельне спостереження при використанні бринзоламіду у таких пацієнтів, оскільки інгібітори карбоангідрази можуть впливати на рівень зволоження рогівки, що при носінні контактних лінз може збільшувати ризик травми рогівки. Потрібний ретельний моніторинг стану пацієнтів з високим ризиком пошкодження рогівки, таких як пацієнти з цукровим діабетом та дистрофіями рогівки. Бензалконію хлорид, який часто використовується в офтальмологічних препаратах як консервант, може викликати точкову кератопатію та/або токсичну виразкову кератопатію. Оскільки Бринзопт містить бензалконію хлорид, необхідний ретельний моніторинг у разі частого або тривалого застосування у пацієнтів із синдромом сухого ока або у разі пошкодження рогівки. Бензалконію хлорид може змінити колір м'яких контактних лінз. Пацієнтів слід поінформувати про те, що необхідно виймати м'які контактні лінзи перед застосуванням препарату Брінзопт і встановлювати їх через 15 хв після закапування. Не було вивчено можливих ефектів синдрому відміни після припинення лікування препаратом Бринзопт; очікується, що ефект зниження внутрішньоочного тиску триватиме 5-7 днів. Використання у педіатрі. Ефективність та безпека препарату Брінзопт у пацієнтів віком від 0 до 17 років не було встановлено. Не рекомендується застосування препарату цієї групи пацієнтів. Вплив на здатність до керування автотранспортом та управління механізмами. Бринзопт надає незначний вплив на здатність до керування автотранспортом та управління механізмами. Тимчасове розмивання зору або інші порушення зору можуть вплинути на здатність керувати автомобілем. Якщо після закапування відзначається затуманений зір, пацієнту слід почекати, поки зір не відновиться, перед тим як керувати автомобілем або працювати з технікою. Інгібітори карбоангідрази для внутрішнього прийому можуть вплинути на здатність виконувати завдання, що вимагають концентрації уваги та/або високої координації рухів. Бринзопт надходить у системний кровотік і, таким чином, ці явища можуть виникнути після місцевого застосування.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему