Все товары
Склад, форма випуску та упаковкаВ 1 капсулі міститься активна речовина: омепразол 20 мг. У упаковці 30 штук.Опис лікарської формиКапсули; тверді желатинові, №2, з сірою кришкою та білим корпусом, з написом "OMIZAC" та монограмою (логотип) на оболонці капсули; вміст капсул - гранули, вкриті кишковорозчинною оболонкою, білого або майже білого кольору.Фармакотерапевтична групаІнгібітор H+-K+-АТФ-ази. Гальмує активність H+-K+-АТФ-ази в парієтальних клітинах шлунка і тим самим блокує заключну стадію секреції соляної кислоти. Це призводить до зниження рівня базальної та стимульованої секреції, незалежно від природи подразника. Внаслідок зниження секреції кислоти зменшує або нормалізує вплив кислоти на стравохід у пацієнтів із рефлюкс-езофагітом. Омепразол має бактерицидний ефект на Helicobacter pylori. Ерадикація H. pylori при одночасному застосуванні омепразолу та антибіотиків дозволяє швидко усунути симптоми захворювання, досягти високого ступеня загоєння пошкодженої слизової та стійкої тривалої ремісії та зменшити ймовірність розвитку кровотечі із ШКТ.ФармакокінетикаПри прийомі внутрішньо швидко абсорбується із ШКТ. Проникає у парієтальні клітини слизової оболонки шлунка. Зв'язування з білками плазми становить близько 95%, переважно з альбумінами. Біотрансформується у печінці. Виводиться нирками – 72-80%, з калом – близько 20%. T1/2 0.5-1 год. У пацієнтів із хронічними захворюваннями печінки T1/2 збільшується до 3 год.Клінічна фармакологіяІнгібітор Н+-К+-АТФ-ази. Противиразковий препарат.Показання до застосуванняВиразкова хвороба шлунка та дванадцятипалої кишки у фазі загострення (в т.ч. асоційована з Helicobacter pylori), рефлюкс-езофагіт, синдром Золлінгера-Еллісона, ерозивно-виразкові ураження шлунка та дванадцятипалої кишки, пов'язані з прийомом НН.Протипоказання до застосуванняХронічні захворювання печінки (в т.ч. в анамнезі), дитячий вік, підвищена чутливість до омепразолу.Вагітність та лактаціяЧерез відсутність клінічного досвіду омепразол не рекомендується застосовувати при вагітності. За необхідності застосування в період лактації слід вирішити питання про припинення грудного вигодовування. Застосування у дітей Через відсутність досвіду клінічного застосування омепразол не рекомендується застосовувати у дітей.Побічна діяЗ боку травної системи: рідко - нудота, діарея, запор, біль у животі, метеоризм. З боку ЦНС: рідко - головний біль, запаморочення, слабкість. З боку системи кровотворення: в окремих випадках - анемія, еозинопенія, нейтропенія, тромбоцитопенія. З боку сечовидільної системи: в окремих випадках - гематурія, протеїнурія. З боку кістково-м'язової системи: в окремих випадках - артралгія, м'язова слабкість, міалгія. Алергічні реакції: рідко - шкірний висип.Взаємодія з лікарськими засобамиПри одночасному застосуванні описані випадки розвитку симптомів токсичної дії бензодіазепінів, що пов'язано з пригніченням активності ізоферментів CYP3A та, мабуть, CYP2C9. При одночасному застосуванні з атракурію безілатом пролонгуються ефекти атракурію безілату. При одночасному застосуванні з вісмуту трикалію дицитратом можливе небажане підвищення абсорбції вісмуту. При одночасному застосуванні з дигоксином можливе невелике підвищення концентрації омепразолу у плазмі. При одночасному застосуванні з дисульфірамом описаний випадок порушення свідомості та кататонії; з індинавіром – можливе зменшення концентрації індинавіру у плазмі крові; з кетоконазолом – зменшення абсорбції кетоконазолу. При тривалому одночасному застосуванні з кларитроміцином відбувається підвищення концентрацій омепразолу та кларитроміцину у плазмі крові. Описано випадки зменшення виведення метотрексату з організму у пацієнтів, які отримують омепразол. При одночасному застосуванні з теофіліном можливе невелике підвищення кліренсу теофіліну. Вважають, що при одночасному застосуванні омепразолу у високих дозах та фенітоїну можливе підвищення концентрації фенітоїну у плазмі крові. Описано випадки підвищення концентрації циклоспорину в плазмі при одночасному застосуванні з циклоспорином. При одночасному застосуванні з еритроміцином описано випадок підвищення концентрації омепразолу в плазмі, при цьому ефективність омепразолу зменшувалася.Спосіб застосування та дозиІндивідуальний. При прийомі внутрішньо разова доза становить 20-40 мг. Добова доза – 20-80 мг; частота застосування - 1-2 рази на добу. Тривалість лікування – 2-8 тижнів.Запобіжні заходи та особливі вказівкиПеред початком терапії необхідно унеможливити наявність злоякісного процесу (особливо при виразці шлунка), т.к. лікування омепразолом може замаскувати симптоматику та відстрочити правильну діагностику. На фоні застосування омепразолу можливе спотворення результатів лабораторних досліджень функції печінки та показників концентрації гастрину у плазмі крові.Умови відпустки з аптекЗа рецептомВідео на цю тему
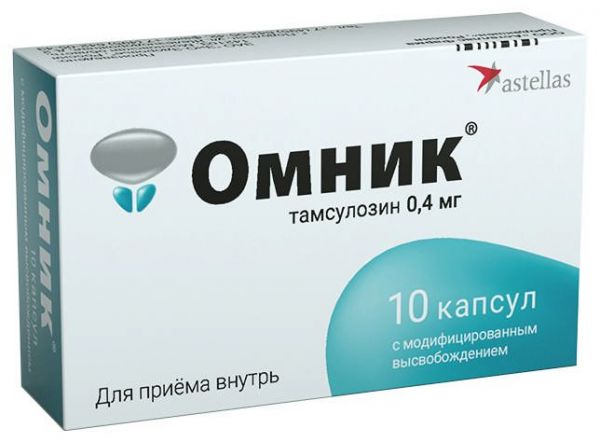
Склад, форма випуску та упаковкаКапсули - 1 капс. Активні речовини: тамсулозину гідрохлорид – 400 мкг; Допоміжні речовини: целюлоза мікрокристалічна - 281.2 мг, сополімер метакрилової кислоти та етилакрилату - 42.5 мг, полісорбат 80 - 1 мг, натрію лаурилсульфат - 0.3 мг, триацетин - 1.1 мг, тальк - 0.8 мг, кальцію. Склад оболонки капсул*: желатин – 62.8 мг, титану діоксид – 0.89 мг, індигокармін – 0.004 мг, барвник заліза оксид жовтий – 0.5 мг, барвник заліза оксид червоний – 0.04 мг. По 10 капсул у блістери з поліпропіленової плівки та алюмінієвої фольги, по 1, 3 або 10 блістерів разом з інструкцією із застосування у картонній пачці.Опис лікарської формиТверді желатинові капсули розміру №2, що мають помаранчевого кольору корпус з маркуванням 701 та графічним зображенням товарного знака та оливково-зеленого кольору кришечку з маркуванням 0,4. Капсули містять гранули від білого до білого зі світло-жовтим відтінком кольору.Фармакотерапевтична групаα1-адреноблокатор.ФармакокінетикаВсмоктування Тамсулозин добре всмоктується в кишечнику і має майже 100% біодоступність. Всмоктування тамсулозину дещо сповільнюється після їди. Одинаковий рівень всмоктування може бути досягнутий у тому випадку, якщо пацієнт щоразу приймає препарат після звичайного сніданку. Тамсулозин характеризується лінійною кінетикою. Після одноразового прийому внутрішньо 0,4 мг препарату його максимальна концентрація у плазмі досягається через 6 годин. Після багаторазового прийому внутрішньо 0,4 мг на день рівноважна концентрація досягається до 5-го дня, при цьому її значення приблизно на 2/3 вище за значення цього параметра після прийому одноразової дози. Розподіл Зв'язок із білками плазми – 99 %, обсяг розподілу невеликий (близько 0,2 л/кг). Метаболізм Тамсулозин повільно метаболізується у печінці з утворенням менш активних метаболітів. Більшість тамсулозину представлена у плазмі крові у незміненій формі. В експерименті виявлено здатність тамсулозину трохи індукувати активність мікросомальних ферментів печінки. При незначному та помірному ступені печінкової недостатності не потрібна корекція режиму дозування. Виведення Тамсулозин та його метаболіти головним чином виводяться із сечею, при цьому приблизно близько 9% препарату виділяється у незміненому вигляді. Період напіввиведення препарату при одноразовому прийомі 0,4 мг після їди становить 10 годин, при багаторазовому – 13 годин. При нирковій недостатності не потрібне зниження дози, при наявності у пацієнта тяжкої ниркової недостатності (кліренс креатиніну менше 10 мл/хв) призначення тамсулозину необхідно проводити з обережністю.ФармакодинамікаТамсулозин є специфічним блокатором постсинаптичних α1-адренорецепторів, що знаходяться в гладкій мускулатурі передміхурової залози, шийки сечового міхура та простатичної частини уретри. Блокада α1-адренорецепторів тамсулозином призводить до зниження тонусу гладкої мускулатури передміхурової залози, шийки сечового міхура та простатичної частини уретри та покращення відтоку сечі. Одночасно зменшуються як симптоми спорожнення, так і симптоми наповнення, зумовлені підвищеним тонусом гладкої мускулатури та детрузорною гіперактивністю при доброякісній гіперплазії передміхурової залози. Здатність тамсулозину впливати на α1А підтип адренорецепторів у 20 разів перевищує його здатність взаємодіяти α1B підтипом адренорецепторів, які розташовані у гладких м'язах судин. Завдяки своїй високій селективності тамсулозин не викликає клінічно значущого зниження системного артеріального тиску (АТ) як у пацієнтів з артеріальною гіпертензією, так і у пацієнтів з нормальним вихідним АТ.Показання до застосуванняЛікування дизуричних розладів при доброякісній гіперплазії передміхурової залози.Протипоказання до застосуванняГіперчутливість до тамсулозину або іншого компоненту препарату. Ортостатична гіпотензія (зокрема в анамнезі). Виражена печінкова недостатність. З обережністю: тяжка ниркова недостатність (кліренс креатиніну менше 10 мл/хв).Вагітність та лактаціяПрепарат Омнік® 0,4 мг у капсулах призначений для застосування лише у осіб чоловічої статі.Побічна дія Часті (> 1%, < 10%) Нечасті (>0,1%, <1%) Рідкісні (>0,01%, <0,1%) Дуже рідкісні (<0,01%) Порушення з боку серцево-судинної системи Відчуття серцебиття, постуральна гіпотензія Порушення з боку шлунково-кишкового тракту Запор, діарея, нудота, блювання Порушення загального стану Астенія Порушення з боку нервової системи Запаморочення (1,3%) Головний біль Непритомність Порушення з боку репродуктивної системи Порушення еякуляції Пріапізм Порушення з боку органів дихання, грудної клітки та середостіння Риніт Порушення з боку шкіри та підшкірної клітковини Висип, свербіж, кропив'янка Ангіоневротичний набряк Синдром Стівенса-Джонсона Описано випадки інтраопераційної нестабільності райдужної оболонки ока (синдром вузької зіниці) під час операції з приводу катаракти та глаукоми у пацієнтів, які приймали тамсулозин. Постмаркетингове застосування препарату: на додаток до побічних ефектів, описаних вище, при використанні тамсулозину спостерігалися фібриляція передсердь, аритмія, тахікардія та задишка. У зв'язку з тим, що дані були отримані методом спонтанних повідомлень у період після реєстрації, визначення частоти та причинно-наслідкового зв'язку цих явищ з прийомом тамсулозину є складним.Взаємодія з лікарськими засобамиПри призначенні препарату Омник разом з атенололом, еналаприлом або теофіліном взаємодій виявлено не було. При одночасному застосуванні Омника з циметидином відмічено деяке підвищення концентрації тамсулозину в плазмі крові, а з фуросемідом – зниження концентрації, однак це не потребує зміни дози Омника, оскільки концентрація препарату залишається в межах нормального діапазону. Діазепам, пропранолол, трихлорметіазид, хлормадинон, амітриптилін, диклофенак, глібенкламід, симвастатин та варфарин не змінюють вільну фракцію тамсулозину у плазмі людини in vitro. У свою чергу, тамсулозин також не змінює вільні фракції діазепаму, пропранололу, трихлорметіазиду та хлормадинону. Диклофенак та варфарин можуть збільшувати швидкість виведення тамсулозину. Одночасне призначення тамсулозину із сильними інгібіторами ізоферменту CYP3A4 може призвести до збільшення концентрації тамсулозину. Одночасне призначення з кетоконазолом (сильний інгібітор CYP3A4) призводило до збільшення AUC та Сmах тамсулозину в 2,8 та 2,2 рази відповідно. Тамсулозину гідрохлорид не слід використовувати у комбінації із сильними інгібіторами CYP3A4 у пацієнтів з порушенням метаболізму ізоферменту CYP2D6. Препарат слід використовувати з обережністю у комбінації із сильними та помірними інгібіторами CYP3A4. Одночасне призначення тамсулозину та пароксетину, сильного інгібітору CYP2D6, призводило до збільшення Сmах та AUC тамсулозину в 1,3 та 1,6 рази відповідно, однак це збільшення визнано клінічно незначущим. Одночасне призначення інших антагоністів α1-адренорецепторів може призвести до зниження артеріального тиску.Спосіб застосування та дозиДорослі віком від 18 років, а також літні пацієнти Всередину після сніданку, запиваючи водою, приймають по 1 капсулі (0,4 мг) 1 раз на добу. Капсулу не рекомендується розжовувати, оскільки це може вплинути на швидкість вивільнення препарату. У пацієнтів з порушенням функції печінки та нирок При нирковій недостатності, а також при легкій та помірній печінковій недостатності не потрібна корекція режиму дозування.ПередозуванняНемає повідомлень про випадки гострого передозування тамсулозином. Проте теоретично при передозуванні можливий розвиток гострого зниження артеріального тиску та компенсаторної тахікардії, у разі якої необхідне проведення симптоматичної терапії. Артеріальний тиск і частота серцевих скорочень можуть відновитися після прийняття людиною горизонтального становища. За відсутності ефекту можна застосувати засоби, що збільшують об'єм циркулюючої крові та, якщо необхідно, судинозвужувальні засоби. Потрібно контролювати функцію нирок. Малоймовірно, що діаліз буде ефективним, оскільки тамсулозин сильно пов'язаний з білками плазми. Для запобігання подальшому всмоктуванню препарату доцільно промивання шлунка, прийом активованого вугілля або осмотичного проносного, наприклад натрію сульфату.Запобіжні заходи та особливі вказівкиЯк і при використанні інших α1-адреноблокаторів, при лікуванні препаратом Омник® в окремих випадках може спостерігатися зниження артеріального тиску, яке іноді може призвести до непритомності. При перших ознаках ортостатичної гіпотензії (запаморочення, слабкість) пацієнт повинен сісти або лягти і залишатися в цьому положенні доти, доки зазначені симптоми не зникнуть. При оперативних втручаннях з приводу катаракти або глаукоми на фоні прийому препарату можливий розвиток синдрому інтраопераційної нестабільності райдужної оболонки (синдром вузької зіниці), що необхідно враховувати хірургу для передопераційної підготовки пацієнта та при проведенні операції. Перш ніж розпочати терапію препаратом Омнік®, пацієнт повинен бути обстежений для того, щоб виключити наявність інших захворювань, які можуть викликати такі ж симптоми, як і доброякісна гіперплазія простати. Перед початком лікування та регулярно під час терапії має виконуватися пальцеве ректальне обстеження та, якщо потрібно, визначення простатичного специфічного антигену (ПСА). Лікування препаратом Омнік® пацієнтів з тяжкою нирковою недостатністю (кліренс креатиніну) Вплив на здатність до керування автотранспортом та управління механізмами Досліджень щодо впливу препарату на здатність керувати автомобілем та механізмами не проводилося. Пацієнтам необхідно знати, що при прийомі препарату можлива поява запаморочення.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
915,00 грн
388,00 грн
Склад, форма випуску та упаковкаКапсули - 1 капс. Активні речовини: тамсулозину гідрохлорид – 400 мкг; Допоміжні речовини: целюлоза мікрокристалічна - 281.2 мг, сополімер метакрилової кислоти та етилакрилату - 42.5 мг, полісорбат 80 - 1 мг, натрію лаурилсульфат - 0.3 мг, триацетин - 1.1 мг, тальк - 0.8 мг, кальцію. Склад оболонки капсул*: желатин – 62.8 мг, титану діоксид – 0.89 мг, індигокармін – 0.004 мг, барвник заліза оксид жовтий – 0.5 мг, барвник заліза оксид червоний – 0.04 мг. По 10 капсул у блістери з поліпропіленової плівки та алюмінієвої фольги, по 1, 3 або 10 блістерів разом з інструкцією із застосування у картонній пачці.Опис лікарської формиТверді желатинові капсули розміру №2, що мають помаранчевого кольору корпус з маркуванням 701 та графічним зображенням товарного знака та оливково-зеленого кольору кришечку з маркуванням 0,4. Капсули містять гранули від білого до білого зі світло-жовтим відтінком кольору.Фармакотерапевтична групаα1-адреноблокатор.ФармакокінетикаВсмоктування Тамсулозин добре всмоктується в кишечнику і має майже 100% біодоступність. Всмоктування тамсулозину дещо сповільнюється після їди. Одинаковий рівень всмоктування може бути досягнутий у тому випадку, якщо пацієнт щоразу приймає препарат після звичайного сніданку. Тамсулозин характеризується лінійною кінетикою. Після одноразового прийому внутрішньо 0,4 мг препарату його максимальна концентрація у плазмі досягається через 6 годин. Після багаторазового прийому внутрішньо 0,4 мг на день рівноважна концентрація досягається до 5-го дня, при цьому її значення приблизно на 2/3 вище за значення цього параметра після прийому одноразової дози. Розподіл Зв'язок із білками плазми – 99 %, обсяг розподілу невеликий (близько 0,2 л/кг). Метаболізм Тамсулозин повільно метаболізується у печінці з утворенням менш активних метаболітів. Більшість тамсулозину представлена у плазмі крові у незміненій формі. В експерименті виявлено здатність тамсулозину трохи індукувати активність мікросомальних ферментів печінки. При незначному та помірному ступені печінкової недостатності не потрібна корекція режиму дозування. Виведення Тамсулозин та його метаболіти головним чином виводяться із сечею, при цьому приблизно близько 9% препарату виділяється у незміненому вигляді. Період напіввиведення препарату при одноразовому прийомі 0,4 мг після їди становить 10 годин, при багаторазовому – 13 годин. При нирковій недостатності не потрібне зниження дози, при наявності у пацієнта тяжкої ниркової недостатності (кліренс креатиніну менше 10 мл/хв) призначення тамсулозину необхідно проводити з обережністю.ФармакодинамікаТамсулозин є специфічним блокатором постсинаптичних α1-адренорецепторів, що знаходяться в гладкій мускулатурі передміхурової залози, шийки сечового міхура та простатичної частини уретри. Блокада α1-адренорецепторів тамсулозином призводить до зниження тонусу гладкої мускулатури передміхурової залози, шийки сечового міхура та простатичної частини уретри та покращення відтоку сечі. Одночасно зменшуються як симптоми спорожнення, так і симптоми наповнення, зумовлені підвищеним тонусом гладкої мускулатури та детрузорною гіперактивністю при доброякісній гіперплазії передміхурової залози. Здатність тамсулозину впливати на α1А підтип адренорецепторів у 20 разів перевищує його здатність взаємодіяти α1B підтипом адренорецепторів, які розташовані у гладких м'язах судин. Завдяки своїй високій селективності тамсулозин не викликає клінічно значущого зниження системного артеріального тиску (АТ) як у пацієнтів з артеріальною гіпертензією, так і у пацієнтів з нормальним вихідним АТ.Показання до застосуванняЛікування дизуричних розладів при доброякісній гіперплазії передміхурової залози.Протипоказання до застосуванняГіперчутливість до тамсулозину або іншого компоненту препарату. Ортостатична гіпотензія (зокрема в анамнезі). Виражена печінкова недостатність. З обережністю: тяжка ниркова недостатність (кліренс креатиніну менше 10 мл/хв).Вагітність та лактаціяПрепарат Омнік® 0,4 мг у капсулах призначений для застосування лише у осіб чоловічої статі.Побічна дія Часті (> 1%, < 10%) Нечасті (>0,1%, <1%) Рідкісні (>0,01%, <0,1%) Дуже рідкісні (<0,01%) Порушення з боку серцево-судинної системи Відчуття серцебиття, постуральна гіпотензія Порушення з боку шлунково-кишкового тракту Запор, діарея, нудота, блювання Порушення загального стану Астенія Порушення з боку нервової системи Запаморочення (1,3%) Головний біль Непритомність Порушення з боку репродуктивної системи Порушення еякуляції Пріапізм Порушення з боку органів дихання, грудної клітки та середостіння Риніт Порушення з боку шкіри та підшкірної клітковини Висип, свербіж, кропив'янка Ангіоневротичний набряк Синдром Стівенса-Джонсона Описано випадки інтраопераційної нестабільності райдужної оболонки ока (синдром вузької зіниці) під час операції з приводу катаракти та глаукоми у пацієнтів, які приймали тамсулозин. Постмаркетингове застосування препарату: на додаток до побічних ефектів, описаних вище, при використанні тамсулозину спостерігалися фібриляція передсердь, аритмія, тахікардія та задишка. У зв'язку з тим, що дані були отримані методом спонтанних повідомлень у період після реєстрації, визначення частоти та причинно-наслідкового зв'язку цих явищ з прийомом тамсулозину є складним.Взаємодія з лікарськими засобамиПри призначенні препарату Омник разом з атенололом, еналаприлом або теофіліном взаємодій виявлено не було. При одночасному застосуванні Омника з циметидином відмічено деяке підвищення концентрації тамсулозину в плазмі крові, а з фуросемідом – зниження концентрації, однак це не потребує зміни дози Омника, оскільки концентрація препарату залишається в межах нормального діапазону. Діазепам, пропранолол, трихлорметіазид, хлормадинон, амітриптилін, диклофенак, глібенкламід, симвастатин та варфарин не змінюють вільну фракцію тамсулозину у плазмі людини in vitro. У свою чергу, тамсулозин також не змінює вільні фракції діазепаму, пропранололу, трихлорметіазиду та хлормадинону. Диклофенак та варфарин можуть збільшувати швидкість виведення тамсулозину. Одночасне призначення тамсулозину із сильними інгібіторами ізоферменту CYP3A4 може призвести до збільшення концентрації тамсулозину. Одночасне призначення з кетоконазолом (сильний інгібітор CYP3A4) призводило до збільшення AUC та Сmах тамсулозину в 2,8 та 2,2 рази відповідно. Тамсулозину гідрохлорид не слід використовувати у комбінації із сильними інгібіторами CYP3A4 у пацієнтів з порушенням метаболізму ізоферменту CYP2D6. Препарат слід використовувати з обережністю у комбінації із сильними та помірними інгібіторами CYP3A4. Одночасне призначення тамсулозину та пароксетину, сильного інгібітору CYP2D6, призводило до збільшення Сmах та AUC тамсулозину в 1,3 та 1,6 рази відповідно, однак це збільшення визнано клінічно незначущим. Одночасне призначення інших антагоністів α1-адренорецепторів може призвести до зниження артеріального тиску.Спосіб застосування та дозиДорослі віком від 18 років, а також літні пацієнти Всередину після сніданку, запиваючи водою, приймають по 1 капсулі (0,4 мг) 1 раз на добу. Капсулу не рекомендується розжовувати, оскільки це може вплинути на швидкість вивільнення препарату. У пацієнтів з порушенням функції печінки та нирок При нирковій недостатності, а також при легкій та помірній печінковій недостатності не потрібна корекція режиму дозування.ПередозуванняНемає повідомлень про випадки гострого передозування тамсулозином. Проте теоретично при передозуванні можливий розвиток гострого зниження артеріального тиску та компенсаторної тахікардії, у разі якої необхідне проведення симптоматичної терапії. Артеріальний тиск і частота серцевих скорочень можуть відновитися після прийняття людиною горизонтального становища. За відсутності ефекту можна застосувати засоби, що збільшують об'єм циркулюючої крові та, якщо необхідно, судинозвужувальні засоби. Потрібно контролювати функцію нирок. Малоймовірно, що діаліз буде ефективним, оскільки тамсулозин сильно пов'язаний з білками плазми. Для запобігання подальшому всмоктуванню препарату доцільно промивання шлунка, прийом активованого вугілля або осмотичного проносного, наприклад натрію сульфату.Запобіжні заходи та особливі вказівкиЯк і при використанні інших α1-адреноблокаторів, при лікуванні препаратом Омник® в окремих випадках може спостерігатися зниження артеріального тиску, яке іноді може призвести до непритомності. При перших ознаках ортостатичної гіпотензії (запаморочення, слабкість) пацієнт повинен сісти або лягти і залишатися в цьому положенні доти, доки зазначені симптоми не зникнуть. При оперативних втручаннях з приводу катаракти або глаукоми на фоні прийому препарату можливий розвиток синдрому інтраопераційної нестабільності райдужної оболонки (синдром вузької зіниці), що необхідно враховувати хірургу для передопераційної підготовки пацієнта та при проведенні операції. Перш ніж розпочати терапію препаратом Омнік®, пацієнт повинен бути обстежений для того, щоб виключити наявність інших захворювань, які можуть викликати такі ж симптоми, як і доброякісна гіперплазія простати. Перед початком лікування та регулярно під час терапії має виконуватися пальцеве ректальне обстеження та, якщо потрібно, визначення простатичного специфічного антигену (ПСА). Лікування препаратом Омнік® пацієнтів з тяжкою нирковою недостатністю (кліренс креатиніну) Вплив на здатність до керування автотранспортом та управління механізмами Досліджень щодо впливу препарату на здатність керувати автомобілем та механізмами не проводилося. Пацієнтам необхідно знати, що при прийомі препарату можлива поява запаморочення.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаКапсули - 1 капс. Активні речовини: тамсулозину гідрохлорид – 400 мкг; Допоміжні речовини: целюлоза мікрокристалічна - 281.2 мг, сополімер метакрилової кислоти та етилакрилату - 42.5 мг, полісорбат 80 - 1 мг, натрію лаурилсульфат - 0.3 мг, триацетин - 1.1 мг, тальк - 0.8 мг, кальцію. Склад оболонки капсул*: желатин – 62.8 мг, титану діоксид – 0.89 мг, індигокармін – 0.004 мг, барвник заліза оксид жовтий – 0.5 мг, барвник заліза оксид червоний – 0.04 мг. По 10 капсул у блістери з поліпропіленової плівки та алюмінієвої фольги, по 1, 3 або 10 блістерів разом з інструкцією із застосування у картонній пачці.Опис лікарської формиТверді желатинові капсули розміру №2, що мають помаранчевого кольору корпус з маркуванням 701 та графічним зображенням товарного знака та оливково-зеленого кольору кришечку з маркуванням 0,4. Капсули містять гранули від білого до білого зі світло-жовтим відтінком кольору.Фармакотерапевтична групаα1-адреноблокатор.ФармакокінетикаВсмоктування Тамсулозин добре всмоктується в кишечнику і має майже 100% біодоступність. Всмоктування тамсулозину дещо сповільнюється після їди. Одинаковий рівень всмоктування може бути досягнутий у тому випадку, якщо пацієнт щоразу приймає препарат після звичайного сніданку. Тамсулозин характеризується лінійною кінетикою. Після одноразового прийому внутрішньо 0,4 мг препарату його максимальна концентрація у плазмі досягається через 6 годин. Після багаторазового прийому внутрішньо 0,4 мг на день рівноважна концентрація досягається до 5-го дня, при цьому її значення приблизно на 2/3 вище за значення цього параметра після прийому одноразової дози. Розподіл Зв'язок із білками плазми – 99 %, обсяг розподілу невеликий (близько 0,2 л/кг). Метаболізм Тамсулозин повільно метаболізується у печінці з утворенням менш активних метаболітів. Більшість тамсулозину представлена у плазмі крові у незміненій формі. В експерименті виявлено здатність тамсулозину трохи індукувати активність мікросомальних ферментів печінки. При незначному та помірному ступені печінкової недостатності не потрібна корекція режиму дозування. Виведення Тамсулозин та його метаболіти головним чином виводяться із сечею, при цьому приблизно близько 9% препарату виділяється у незміненому вигляді. Період напіввиведення препарату при одноразовому прийомі 0,4 мг після їди становить 10 годин, при багаторазовому – 13 годин. При нирковій недостатності не потрібне зниження дози, при наявності у пацієнта тяжкої ниркової недостатності (кліренс креатиніну менше 10 мл/хв) призначення тамсулозину необхідно проводити з обережністю.ФармакодинамікаТамсулозин є специфічним блокатором постсинаптичних α1-адренорецепторів, що знаходяться в гладкій мускулатурі передміхурової залози, шийки сечового міхура та простатичної частини уретри. Блокада α1-адренорецепторів тамсулозином призводить до зниження тонусу гладкої мускулатури передміхурової залози, шийки сечового міхура та простатичної частини уретри та покращення відтоку сечі. Одночасно зменшуються як симптоми спорожнення, так і симптоми наповнення, зумовлені підвищеним тонусом гладкої мускулатури та детрузорною гіперактивністю при доброякісній гіперплазії передміхурової залози. Здатність тамсулозину впливати на α1А підтип адренорецепторів у 20 разів перевищує його здатність взаємодіяти α1B підтипом адренорецепторів, які розташовані у гладких м'язах судин. Завдяки своїй високій селективності тамсулозин не викликає клінічно значущого зниження системного артеріального тиску (АТ) як у пацієнтів з артеріальною гіпертензією, так і у пацієнтів з нормальним вихідним АТ.Показання до застосуванняЛікування дизуричних розладів при доброякісній гіперплазії передміхурової залози.Протипоказання до застосуванняГіперчутливість до тамсулозину або іншого компоненту препарату. Ортостатична гіпотензія (зокрема в анамнезі). Виражена печінкова недостатність. З обережністю: тяжка ниркова недостатність (кліренс креатиніну менше 10 мл/хв).Вагітність та лактаціяПрепарат Омнік® 0,4 мг у капсулах призначений для застосування лише у осіб чоловічої статі.Побічна дія Часті (> 1%, < 10%) Нечасті (>0,1%, <1%) Рідкісні (>0,01%, <0,1%) Дуже рідкісні (<0,01%) Порушення з боку серцево-судинної системи Відчуття серцебиття, постуральна гіпотензія Порушення з боку шлунково-кишкового тракту Запор, діарея, нудота, блювання Порушення загального стану Астенія Порушення з боку нервової системи Запаморочення (1,3%) Головний біль Непритомність Порушення з боку репродуктивної системи Порушення еякуляції Пріапізм Порушення з боку органів дихання, грудної клітки та середостіння Риніт Порушення з боку шкіри та підшкірної клітковини Висип, свербіж, кропив'янка Ангіоневротичний набряк Синдром Стівенса-Джонсона Описано випадки інтраопераційної нестабільності райдужної оболонки ока (синдром вузької зіниці) під час операції з приводу катаракти та глаукоми у пацієнтів, які приймали тамсулозин. Постмаркетингове застосування препарату: на додаток до побічних ефектів, описаних вище, при використанні тамсулозину спостерігалися фібриляція передсердь, аритмія, тахікардія та задишка. У зв'язку з тим, що дані були отримані методом спонтанних повідомлень у період після реєстрації, визначення частоти та причинно-наслідкового зв'язку цих явищ з прийомом тамсулозину є складним.Взаємодія з лікарськими засобамиПри призначенні препарату Омник разом з атенололом, еналаприлом або теофіліном взаємодій виявлено не було. При одночасному застосуванні Омника з циметидином відмічено деяке підвищення концентрації тамсулозину в плазмі крові, а з фуросемідом – зниження концентрації, однак це не потребує зміни дози Омника, оскільки концентрація препарату залишається в межах нормального діапазону. Діазепам, пропранолол, трихлорметіазид, хлормадинон, амітриптилін, диклофенак, глібенкламід, симвастатин та варфарин не змінюють вільну фракцію тамсулозину у плазмі людини in vitro. У свою чергу, тамсулозин також не змінює вільні фракції діазепаму, пропранололу, трихлорметіазиду та хлормадинону. Диклофенак та варфарин можуть збільшувати швидкість виведення тамсулозину. Одночасне призначення тамсулозину із сильними інгібіторами ізоферменту CYP3A4 може призвести до збільшення концентрації тамсулозину. Одночасне призначення з кетоконазолом (сильний інгібітор CYP3A4) призводило до збільшення AUC та Сmах тамсулозину в 2,8 та 2,2 рази відповідно. Тамсулозину гідрохлорид не слід використовувати у комбінації із сильними інгібіторами CYP3A4 у пацієнтів з порушенням метаболізму ізоферменту CYP2D6. Препарат слід використовувати з обережністю у комбінації із сильними та помірними інгібіторами CYP3A4. Одночасне призначення тамсулозину та пароксетину, сильного інгібітору CYP2D6, призводило до збільшення Сmах та AUC тамсулозину в 1,3 та 1,6 рази відповідно, однак це збільшення визнано клінічно незначущим. Одночасне призначення інших антагоністів α1-адренорецепторів може призвести до зниження артеріального тиску.Спосіб застосування та дозиДорослі віком від 18 років, а також літні пацієнти Всередину після сніданку, запиваючи водою, приймають по 1 капсулі (0,4 мг) 1 раз на добу. Капсулу не рекомендується розжовувати, оскільки це може вплинути на швидкість вивільнення препарату. У пацієнтів з порушенням функції печінки та нирок При нирковій недостатності, а також при легкій та помірній печінковій недостатності не потрібна корекція режиму дозування.ПередозуванняНемає повідомлень про випадки гострого передозування тамсулозином. Проте теоретично при передозуванні можливий розвиток гострого зниження артеріального тиску та компенсаторної тахікардії, у разі якої необхідне проведення симптоматичної терапії. Артеріальний тиск і частота серцевих скорочень можуть відновитися після прийняття людиною горизонтального становища. За відсутності ефекту можна застосувати засоби, що збільшують об'єм циркулюючої крові та, якщо необхідно, судинозвужувальні засоби. Потрібно контролювати функцію нирок. Малоймовірно, що діаліз буде ефективним, оскільки тамсулозин сильно пов'язаний з білками плазми. Для запобігання подальшому всмоктуванню препарату доцільно промивання шлунка, прийом активованого вугілля або осмотичного проносного, наприклад натрію сульфату.Запобіжні заходи та особливі вказівкиЯк і при використанні інших α1-адреноблокаторів, при лікуванні препаратом Омник® в окремих випадках може спостерігатися зниження артеріального тиску, яке іноді може призвести до непритомності. При перших ознаках ортостатичної гіпотензії (запаморочення, слабкість) пацієнт повинен сісти або лягти і залишатися в цьому положенні доти, доки зазначені симптоми не зникнуть. При оперативних втручаннях з приводу катаракти або глаукоми на фоні прийому препарату можливий розвиток синдрому інтраопераційної нестабільності райдужної оболонки (синдром вузької зіниці), що необхідно враховувати хірургу для передопераційної підготовки пацієнта та при проведенні операції. Перш ніж розпочати терапію препаратом Омнік®, пацієнт повинен бути обстежений для того, щоб виключити наявність інших захворювань, які можуть викликати такі ж симптоми, як і доброякісна гіперплазія простати. Перед початком лікування та регулярно під час терапії має виконуватися пальцеве ректальне обстеження та, якщо потрібно, визначення простатичного специфічного антигену (ПСА). Лікування препаратом Омнік® пацієнтів з тяжкою нирковою недостатністю (кліренс креатиніну) Вплив на здатність до керування автотранспортом та управління механізмами Досліджень щодо впливу препарату на здатність керувати автомобілем та механізмами не проводилося. Пацієнтам необхідно знати, що при прийомі препарату можлива поява запаморочення.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаКапсули - 1 капс. Активні речовини: тамсулозину гідрохлорид – 400 мкг; Допоміжні речовини: целюлоза мікрокристалічна - 281.2 мг, сополімер метакрилової кислоти та етилакрилату - 42.5 мг, полісорбат 80 - 1 мг, натрію лаурилсульфат - 0.3 мг, триацетин - 1.1 мг, тальк - 0.8 мг, кальцію. Склад оболонки капсул*: желатин – 62.8 мг, титану діоксид – 0.89 мг, індигокармін – 0.004 мг, барвник заліза оксид жовтий – 0.5 мг, барвник заліза оксид червоний – 0.04 мг. По 10 капсул у блістери з поліпропіленової плівки та алюмінієвої фольги, по 1, 3 або 10 блістерів разом з інструкцією із застосування у картонній пачці.Опис лікарської формиТверді желатинові капсули розміру №2, що мають помаранчевого кольору корпус з маркуванням 701 та графічним зображенням товарного знака та оливково-зеленого кольору кришечку з маркуванням 0,4. Капсули містять гранули від білого до білого зі світло-жовтим відтінком кольору.Фармакотерапевтична групаα1-адреноблокатор.ФармакокінетикаВсмоктування Тамсулозин добре всмоктується в кишечнику і має майже 100% біодоступність. Всмоктування тамсулозину дещо сповільнюється після їди. Одинаковий рівень всмоктування може бути досягнутий у тому випадку, якщо пацієнт щоразу приймає препарат після звичайного сніданку. Тамсулозин характеризується лінійною кінетикою. Після одноразового прийому внутрішньо 0,4 мг препарату його максимальна концентрація у плазмі досягається через 6 годин. Після багаторазового прийому внутрішньо 0,4 мг на день рівноважна концентрація досягається до 5-го дня, при цьому її значення приблизно на 2/3 вище за значення цього параметра після прийому одноразової дози. Розподіл Зв'язок із білками плазми – 99 %, обсяг розподілу невеликий (близько 0,2 л/кг). Метаболізм Тамсулозин повільно метаболізується у печінці з утворенням менш активних метаболітів. Більшість тамсулозину представлена у плазмі крові у незміненій формі. В експерименті виявлено здатність тамсулозину трохи індукувати активність мікросомальних ферментів печінки. При незначному та помірному ступені печінкової недостатності не потрібна корекція режиму дозування. Виведення Тамсулозин та його метаболіти головним чином виводяться із сечею, при цьому приблизно близько 9% препарату виділяється у незміненому вигляді. Період напіввиведення препарату при одноразовому прийомі 0,4 мг після їди становить 10 годин, при багаторазовому – 13 годин. При нирковій недостатності не потрібне зниження дози, при наявності у пацієнта тяжкої ниркової недостатності (кліренс креатиніну менше 10 мл/хв) призначення тамсулозину необхідно проводити з обережністю.ФармакодинамікаТамсулозин є специфічним блокатором постсинаптичних α1-адренорецепторів, що знаходяться в гладкій мускулатурі передміхурової залози, шийки сечового міхура та простатичної частини уретри. Блокада α1-адренорецепторів тамсулозином призводить до зниження тонусу гладкої мускулатури передміхурової залози, шийки сечового міхура та простатичної частини уретри та покращення відтоку сечі. Одночасно зменшуються як симптоми спорожнення, так і симптоми наповнення, зумовлені підвищеним тонусом гладкої мускулатури та детрузорною гіперактивністю при доброякісній гіперплазії передміхурової залози. Здатність тамсулозину впливати на α1А підтип адренорецепторів у 20 разів перевищує його здатність взаємодіяти α1B підтипом адренорецепторів, які розташовані у гладких м'язах судин. Завдяки своїй високій селективності тамсулозин не викликає клінічно значущого зниження системного артеріального тиску (АТ) як у пацієнтів з артеріальною гіпертензією, так і у пацієнтів з нормальним вихідним АТ.Показання до застосуванняЛікування дизуричних розладів при доброякісній гіперплазії передміхурової залози.Протипоказання до застосуванняГіперчутливість до тамсулозину або іншого компоненту препарату. Ортостатична гіпотензія (зокрема в анамнезі). Виражена печінкова недостатність. З обережністю: тяжка ниркова недостатність (кліренс креатиніну менше 10 мл/хв).Вагітність та лактаціяПрепарат Омнік® 0,4 мг у капсулах призначений для застосування лише у осіб чоловічої статі.Побічна дія Часті (> 1%, < 10%) Нечасті (>0,1%, <1%) Рідкісні (>0,01%, <0,1%) Дуже рідкісні (<0,01%) Порушення з боку серцево-судинної системи Відчуття серцебиття, постуральна гіпотензія Порушення з боку шлунково-кишкового тракту Запор, діарея, нудота, блювання Порушення загального стану Астенія Порушення з боку нервової системи Запаморочення (1,3%) Головний біль Непритомність Порушення з боку репродуктивної системи Порушення еякуляції Пріапізм Порушення з боку органів дихання, грудної клітки та середостіння Риніт Порушення з боку шкіри та підшкірної клітковини Висип, свербіж, кропив'янка Ангіоневротичний набряк Синдром Стівенса-Джонсона Описано випадки інтраопераційної нестабільності райдужної оболонки ока (синдром вузької зіниці) під час операції з приводу катаракти та глаукоми у пацієнтів, які приймали тамсулозин. Постмаркетингове застосування препарату: на додаток до побічних ефектів, описаних вище, при використанні тамсулозину спостерігалися фібриляція передсердь, аритмія, тахікардія та задишка. У зв'язку з тим, що дані були отримані методом спонтанних повідомлень у період після реєстрації, визначення частоти та причинно-наслідкового зв'язку цих явищ з прийомом тамсулозину є складним.Взаємодія з лікарськими засобамиПри призначенні препарату Омник разом з атенололом, еналаприлом або теофіліном взаємодій виявлено не було. При одночасному застосуванні Омника з циметидином відмічено деяке підвищення концентрації тамсулозину в плазмі крові, а з фуросемідом – зниження концентрації, однак це не потребує зміни дози Омника, оскільки концентрація препарату залишається в межах нормального діапазону. Діазепам, пропранолол, трихлорметіазид, хлормадинон, амітриптилін, диклофенак, глібенкламід, симвастатин та варфарин не змінюють вільну фракцію тамсулозину у плазмі людини in vitro. У свою чергу, тамсулозин також не змінює вільні фракції діазепаму, пропранололу, трихлорметіазиду та хлормадинону. Диклофенак та варфарин можуть збільшувати швидкість виведення тамсулозину. Одночасне призначення тамсулозину із сильними інгібіторами ізоферменту CYP3A4 може призвести до збільшення концентрації тамсулозину. Одночасне призначення з кетоконазолом (сильний інгібітор CYP3A4) призводило до збільшення AUC та Сmах тамсулозину в 2,8 та 2,2 рази відповідно. Тамсулозину гідрохлорид не слід використовувати у комбінації із сильними інгібіторами CYP3A4 у пацієнтів з порушенням метаболізму ізоферменту CYP2D6. Препарат слід використовувати з обережністю у комбінації із сильними та помірними інгібіторами CYP3A4. Одночасне призначення тамсулозину та пароксетину, сильного інгібітору CYP2D6, призводило до збільшення Сmах та AUC тамсулозину в 1,3 та 1,6 рази відповідно, однак це збільшення визнано клінічно незначущим. Одночасне призначення інших антагоністів α1-адренорецепторів може призвести до зниження артеріального тиску.Спосіб застосування та дозиДорослі віком від 18 років, а також літні пацієнти Всередину після сніданку, запиваючи водою, приймають по 1 капсулі (0,4 мг) 1 раз на добу. Капсулу не рекомендується розжовувати, оскільки це може вплинути на швидкість вивільнення препарату. У пацієнтів з порушенням функції печінки та нирок При нирковій недостатності, а також при легкій та помірній печінковій недостатності не потрібна корекція режиму дозування.ПередозуванняНемає повідомлень про випадки гострого передозування тамсулозином. Проте теоретично при передозуванні можливий розвиток гострого зниження артеріального тиску та компенсаторної тахікардії, у разі якої необхідне проведення симптоматичної терапії. Артеріальний тиск і частота серцевих скорочень можуть відновитися після прийняття людиною горизонтального становища. За відсутності ефекту можна застосувати засоби, що збільшують об'єм циркулюючої крові та, якщо необхідно, судинозвужувальні засоби. Потрібно контролювати функцію нирок. Малоймовірно, що діаліз буде ефективним, оскільки тамсулозин сильно пов'язаний з білками плазми. Для запобігання подальшому всмоктуванню препарату доцільно промивання шлунка, прийом активованого вугілля або осмотичного проносного, наприклад натрію сульфату.Запобіжні заходи та особливі вказівкиЯк і при використанні інших α1-адреноблокаторів, при лікуванні препаратом Омник® в окремих випадках може спостерігатися зниження артеріального тиску, яке іноді може призвести до непритомності. При перших ознаках ортостатичної гіпотензії (запаморочення, слабкість) пацієнт повинен сісти або лягти і залишатися в цьому положенні доти, доки зазначені симптоми не зникнуть. При оперативних втручаннях з приводу катаракти або глаукоми на фоні прийому препарату можливий розвиток синдрому інтраопераційної нестабільності райдужної оболонки (синдром вузької зіниці), що необхідно враховувати хірургу для передопераційної підготовки пацієнта та при проведенні операції. Перш ніж розпочати терапію препаратом Омнік®, пацієнт повинен бути обстежений для того, щоб виключити наявність інших захворювань, які можуть викликати такі ж симптоми, як і доброякісна гіперплазія простати. Перед початком лікування та регулярно під час терапії має виконуватися пальцеве ректальне обстеження та, якщо потрібно, визначення простатичного специфічного антигену (ПСА). Лікування препаратом Омнік® пацієнтів з тяжкою нирковою недостатністю (кліренс креатиніну) Вплив на здатність до керування автотранспортом та управління механізмами Досліджень щодо впливу препарату на здатність керувати автомобілем та механізмами не проводилося. Пацієнтам необхідно знати, що при прийомі препарату можлива поява запаморочення.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
374,00 грн
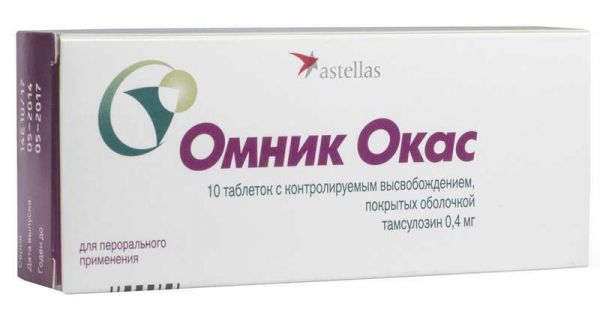
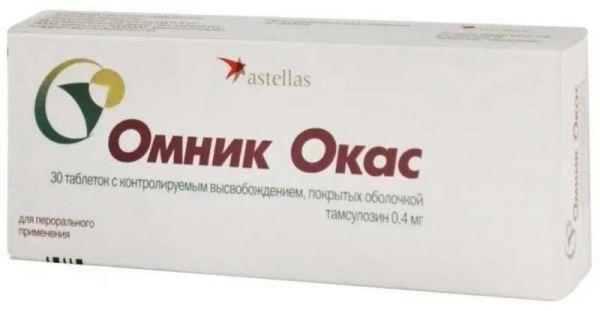
Склад, форма випуску та упаковкаПігулки - 1 таб. активна речовина: тамсулозину гідрохлорид – 0,4 мг; допоміжні речовини: макрогол 8000 – 40,0 мг, макрогол 7000000 – 200,0 мг, магнію стеарат – 1,2 мг; оболонка таблетки – опадрай жовтий 03F22733 – 7,25 мг (гіпромелоза – 69,536%, макрогол 8000 – 13,024 %, барвник заліза оксид жовтий – 17,440%). По 10 таблеток у блістері з ламінованого фольгою ПВХ та алюмінієвої фольги, 1 або 3 блістери разом з інструкцією із застосування в картонну пачку.Опис лікарської формиКруглі, двоопуклі таблетки, вкриті оболонкою, від жовтого до коричнево-жовтого кольору, з одного боку видавлено "04".Фармакотерапевтична групаα1-адреноблокатор.ФармакокінетикаВсмоктування: Омник Окас є таблеткою з контрольованим вивільненням на основі матриксу з використанням гелю неіонного типу. Дана лікарська форма забезпечує тривале та повільне вивільнення тамсулозину та достатню експозицію зі слабкими коливаннями концентрації тамсулозину в плазмі крові протягом 24 годин. Тамсулозин у вигляді таблеток Омник Окас всмоктується з кишечнику. Абсорбція оцінюється у 57% від введеної дози. Прийом їжі не впливає на всмоктування препарату. Тамсулозин характеризується лінійною фармакокінетикою. Після одноразового прийому внутрішньо натще таблетки Омнік Окас максимальна концентрація тамсулозину в плазмі досягається в середньому через 6 годин. У рівноважному стані, що досягається до 4-го дня прийому, концентрація тамсулозину в плазмі досягає найбільшого значення через 4-6 годин як натще, так і після їди. Максимальна концентрація у плазмі збільшується приблизно від 6 нг/мл після першої дози до 11 нг/мл у рівноважному стані. Найменша концентрація тамсулозину в плазмі становить 40% від максимальної концентрації в плазмі натще і після їди.Існують значні індивідуальні відмінності серед пацієнтів щодо концентрації препарату у плазмі після одноразової дози та багаторазового прийому. Розподіл: Зв'язок із білками плазми – близько 99%, обсяг розподілу невеликий (близько 0,2 л/кг). Метаболізм: Тамсулозин повільно метаболізується у печінці з утворенням менш активних метаболітів. Більшість тамсулозину представлена у плазмі крові у незміненій формі. Здатність тамсулозину індукувати активність мікросомальних ферментів печінки практично відсутня (експериментальні дані). При печінковій недостатності не потрібна корекція режиму дозування. Виведення: Тамсулозин та його метаболіти головним чином виводяться із сечею, при цьому приблизно 4-6% препарату виділяється у незміненому вигляді. Період напіввиведення тамсулозину у вигляді таблеток Омнік Окас при одноразовому прийомі та рівноважному стані становить 19 і 15 годин, відповідно.ФармакодинамікаТамсулозин є специфічним конкурентним блокатором постсинаптичних α1-адренорецепторів, особливо α1А та α1D підтипів, що відповідають за розслаблення гладкої мускулатури передміхурової залози, шийки сечового міхура та простатичної частини уретри. Омник Окас у дозуванні 0,4 мг збільшує максимальну швидкість сечовипускання, а також знижує тонус гладкої мускулатури передміхурової залози/уретри, покращуючи відтік сечі і таким чином зменшуючи вираженість симптомів спорожнення. Омник Окас також зменшує вираженість симптомів наповнення, у розвитку яких важливу роль відіграє гіперактивність детрузора. При тривалій терапії зберігається вплив на вираженість симптомів наповнення та спорожнення, зменшуючи ризик розвитку гострої затримки сечі та необхідність оперативного втручання. Блокатори α1А-адренорецепторів можуть знижувати артеріальний тиск за рахунок зменшення периферичного опору. При застосуванні препарату Омнік Окас у добовій дозі 0,4 мг випадків клінічно значущого зниження артеріального тиску не спостерігалося.Показання до застосуванняДоброякісна гіперплазія передміхурової залози (лікування порушень сечовипускання).Протипоказання до застосуванняГіперчутливість до тамсулозину або іншого компоненту препарату. Ортостатична гіпотензія. Виражена печінкова недостатність. З обережністю: хронічна ниркова недостатність (кліренс креатиніну нижче 10 мл/хв), тяжке порушення функції печінки, гіпотензія.Побічна дія Часті (>1%, <10%) Нечасті (>0,1%, <1%) Рідкісні (>0,01%, <0,1%) Дуже рідкісні (<0,01%) Порушення з боку серцево-судинної системи Серцебиття, ортостатична гіпотензія Порушення з боку шлунково-кишкового тракту Запор, діарея, нудота, блювання Порушення загального стану Астенія Порушення з боку нервової системи Запаморочення (1,3%) Головний біль Непритомність Порушення з боку репродуктивної системи Порушення еякуляції Пріапізм Порушення з боку органів дихання, грудної клітки та середостіння Риніт Порушення з боку шкіри та підшкірної клітковини Висип, свербіж, кропив'янка Ангіоневротичний набряк Описано окремі випадки інтраопераційної нестабільності райдужної оболонки ока (синдром вузької зіниці) під час операції з приводу катаракти у пацієнтів, які підвищують ризик ускладнень під час та після операції.Взаємодія з лікарськими засобамиПри призначенні тамсулозину разом з атенололом, еналаприлом, ніфедипіном або теофіліном взаємодій виявлено не було. При одночасному застосуванні з циметидином відмічено деяке підвищення концентрації тамсулозину у плазмі; з фуросемідом – зниження концентрації, проте це не потребує зміни дози Омника Окас, оскільки концентрація препарату залишається в межах нормального діапазону. Діазепам, пропранолол, трихлорметіазид, хлормадинон, амітриптилін, диклофенак, глібенкламід, симвастатин та варфарин не змінюють вільну фракцію тамсулозину у плазмі людини in vitro. У свою чергу, тамсулозин також не змінює вільні фракції діазепаму, пропранололу, трихлорметіазиду та хлормадинону. У дослідженнях in vitro не було виявлено взаємодії на рівні печінкового метаболізму з амітриптіліном, сальбутамолом, глібенкламідом та фінастеридом. Диклофенак та варфарин можуть збільшувати швидкість виведення тамсулозину. Одночасне призначення інших блокаторів α1-адренорецепторів може призвести до гіпотензивного ефекту. Запобіжні заходи при застосуванні Як і при використанні інших α1-адреноблокаторів, при лікуванні Омником Окас в окремих випадках може спостерігатися зниження артеріального тиску, що в окремих випадках може призвести до непритомності. При перших ознаках ортостатичної гіпотензії (запаморочення, слабкість) пацієнт повинен сісти або лягти і залишатися в цьому положенні доти, доки ознаки не зникнуть. Синдром відміни: відсутній.Спосіб застосування та дозиВсередину, по 1 таблетці 1 раз на добу незалежно від їди. Тривалість застосування не обмежена, препарат призначають як безперервну терапію. Таблетка повинна бути прийнята цілком, її не можна розжовувати, оскільки це може вплинути на пролонговане вивільнення активної речовини.ПередозуванняСимптоми: зниження артеріального тиску; компенсаторна тахікардія. Лікування симптоматичне. Артеріальний тиск та частота серцевих скорочень можуть відновитися при прийнятті хворим на горизонтальне положення. За відсутності ефекту можна застосувати засоби, що збільшують об'єм циркулюючої крові та, якщо необхідно, судинозвужувальні засоби. Потрібно контролювати функцію нирок. Малоймовірно, що діаліз буде ефективним, оскільки тамсулозин інтенсивно зв'язується з білками плазми. Для запобігання подальшому всмоктуванню препарату доцільно промивання шлунка, прийом активованого вугілля та осмотичних проносних.Запобіжні заходи та особливі вказівкиПри оперативних втручаннях щодо катаракти на фоні прийому препарату можливий розвиток синдрому інтраопераційної нестабільності райдужної оболонки ока (синдром вузької зіниці), що необхідно враховувати хірургу для передопераційної підготовки пацієнта та при проведенні операції. Перш ніж розпочати терапію препаратом Омнік Окас, пацієнт повинен бути обстежений для того, щоб виключити наявність інших захворювань, які можуть викликати такі ж симптоми, як і доброякісна гіперплазія передміхурової залози. Перед початком лікування та регулярно під час терапії має виконуватися пальцеве ректальне обстеження та, якщо потрібно, визначення специфічного простатичного антигену (ПСА). При нирковій недостатності не потрібна зміна дози. Вплив на здатність до керування автотранспортом та управління механізмами Дані про негативний вплив на здатність до керування транспортними засобами та заняття потенційно небезпечними видами діяльності відсутні. Тим не менш, у зв'язку з можливістю виникнення запаморочення, до з'ясування індивідуальної реакції пацієнта слід утриматися від занять, що вимагають підвищеної концентрації та швидкості психомоторних реакцій, у тому числі водіння.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
493,00 грн
297,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. активна речовина: тамсулозину гідрохлорид – 0,4 мг; допоміжні речовини: макрогол 8000 – 40,0 мг, макрогол 7000000 – 200,0 мг, магнію стеарат – 1,2 мг; оболонка таблетки – опадрай жовтий 03F22733 – 7,25 мг (гіпромелоза – 69,536%, макрогол 8000 – 13,024 %, барвник заліза оксид жовтий – 17,440%). По 10 таблеток у блістері з ламінованого фольгою ПВХ та алюмінієвої фольги, 1 або 3 блістери разом з інструкцією із застосування в картонну пачку.Опис лікарської формиКруглі, двоопуклі таблетки, вкриті оболонкою, від жовтого до коричнево-жовтого кольору, з одного боку видавлено "04".Фармакотерапевтична групаα1-адреноблокатор.ФармакокінетикаВсмоктування: Омник Окас є таблеткою з контрольованим вивільненням на основі матриксу з використанням гелю неіонного типу. Дана лікарська форма забезпечує тривале та повільне вивільнення тамсулозину та достатню експозицію зі слабкими коливаннями концентрації тамсулозину у плазмі крові протягом 24 годин. Тамсулозин у вигляді таблеток Омник Окас всмоктується з кишечнику. Абсорбція оцінюється у 57% від введеної дози. Прийом їжі не впливає на всмоктування препарату. Тамсулозин характеризується лінійною фармакокінетикою. Після одноразового прийому внутрішньо натще таблетки Омнік Окас максимальна концентрація тамсулозину в плазмі досягається в середньому через 6 годин. У рівноважному стані, що досягається до 4-го дня прийому, концентрація тамсулозину в плазмі досягає найбільшого значення через 4-6 годин як натще, так і після їди. Максимальна концентрація у плазмі збільшується приблизно від 6 нг/мл після першої дози до 11 нг/мл у рівноважному стані. Найменша концентрація тамсулозину в плазмі становить 40% від максимальної концентрації в плазмі натще і після їди.Існують значні індивідуальні відмінності серед пацієнтів щодо концентрації препарату у плазмі після одноразової дози та багаторазового прийому. Розподіл: Зв'язок із білками плазми – близько 99%, обсяг розподілу невеликий (близько 0,2 л/кг). Метаболізм: Тамсулозин повільно метаболізується у печінці з утворенням менш активних метаболітів. Більшість тамсулозину представлена у плазмі крові у незміненій формі. Здатність тамсулозину індукувати активність мікросомальних ферментів печінки практично відсутня (експериментальні дані). При печінковій недостатності не потрібна корекція режиму дозування. Виведення: Тамсулозин та його метаболіти головним чином виводяться із сечею, при цьому приблизно 4-6% препарату виділяється у незміненому вигляді. Період напіввиведення тамсулозину у вигляді таблеток Омнік Окас при одноразовому прийомі та рівноважному стані становить 19 і 15 годин, відповідно.ФармакодинамікаТамсулозин є специфічним конкурентним блокатором постсинаптичних α1-адренорецепторів, особливо α1А та α1D підтипів, що відповідають за розслаблення гладкої мускулатури передміхурової залози, шийки сечового міхура та простатичної частини уретри. Омник Окас у дозуванні 0,4 мг збільшує максимальну швидкість сечовипускання, а також знижує тонус гладкої мускулатури передміхурової залози/уретри, покращуючи відтік сечі і таким чином зменшуючи вираженість симптомів спорожнення. Омник Окас також зменшує вираженість симптомів наповнення, у розвитку яких важливу роль відіграє гіперактивність детрузора. При тривалій терапії зберігається вплив на вираженість симптомів наповнення та спорожнення, зменшуючи ризик розвитку гострої затримки сечі та необхідність оперативного втручання. Блокатори α1А-адренорецепторів можуть знижувати артеріальний тиск за рахунок зменшення периферичного опору. При застосуванні препарату Омнік Окас у добовій дозі 0,4 мг випадків клінічно значущого зниження артеріального тиску не спостерігалося.Показання до застосуванняДоброякісна гіперплазія передміхурової залози (лікування порушень сечовипускання).Протипоказання до застосуванняГіперчутливість до тамсулозину або іншого компоненту препарату. Ортостатична гіпотензія. Виражена печінкова недостатність. З обережністю: хронічна ниркова недостатність (кліренс креатиніну нижче 10 мл/хв), тяжке порушення функції печінки, гіпотензія.Побічна дія Часті (>1%, <10%) Нечасті (>0,1%, <1%) Рідкісні (>0,01%, <0,1%) Дуже рідкісні (<0,01%) Порушення з боку серцево-судинної системи Серцебиття, ортостатична гіпотензія Порушення з боку шлунково-кишкового тракту Запор, діарея, нудота, блювання Порушення загального стану Астенія Порушення з боку нервової системи Запаморочення (1,3%) Головний біль Непритомність Порушення з боку репродуктивної системи Порушення еякуляції Пріапізм Порушення з боку органів дихання, грудної клітки та середостіння Риніт Порушення з боку шкіри та підшкірної клітковини Висип, свербіж, кропив'янка Ангіоневротичний набряк Описано окремі випадки інтраопераційної нестабільності райдужної оболонки ока (синдром вузької зіниці) під час операції з приводу катаракти у пацієнтів, які підвищують ризик ускладнень під час та після операції.Взаємодія з лікарськими засобамиПри призначенні тамсулозину разом з атенололом, еналаприлом, ніфедипіном або теофіліном взаємодій виявлено не було. При одночасному застосуванні з циметидином відмічено деяке підвищення концентрації тамсулозину у плазмі; з фуросемідом – зниження концентрації, проте це не потребує зміни дози Омника Окас, оскільки концентрація препарату залишається в межах нормального діапазону. Діазепам, пропранолол, трихлорметіазид, хлормадинон, амітриптилін, диклофенак, глібенкламід, симвастатин та варфарин не змінюють вільну фракцію тамсулозину у плазмі людини in vitro. У свою чергу, тамсулозин також не змінює вільні фракції діазепаму, пропранололу, трихлорметіазиду та хлормадинону. У дослідженнях in vitro не було виявлено взаємодії на рівні печінкового метаболізму з амітриптіліном, сальбутамолом, глібенкламідом та фінастеридом. Диклофенак та варфарин можуть збільшувати швидкість виведення тамсулозину. Одночасне призначення інших блокаторів α1-адренорецепторів може призвести до гіпотензивного ефекту. Запобіжні заходи при застосуванні Як і при використанні інших α1-адреноблокаторів, при лікуванні Омником Окас в окремих випадках може спостерігатися зниження артеріального тиску, що в окремих випадках може призвести до непритомності. При перших ознаках ортостатичної гіпотензії (запаморочення, слабкість) пацієнт повинен сісти або лягти і залишатися в цьому положенні доти, доки ознаки не зникнуть. Синдром відміни: відсутній.Спосіб застосування та дозиВсередину, по 1 таблетці 1 раз на добу незалежно від їди. Тривалість застосування не обмежена, препарат призначають як безперервну терапію. Таблетка повинна бути прийнята цілком, її не можна розжовувати, оскільки це може вплинути на пролонговане вивільнення активної речовини.ПередозуванняСимптоми: зниження артеріального тиску; компенсаторна тахікардія. Лікування симптоматичне. Артеріальний тиск та частота серцевих скорочень можуть відновитися при прийнятті хворим на горизонтальне положення. За відсутності ефекту можна застосувати засоби, що збільшують об'єм циркулюючої крові та, якщо необхідно, судинозвужувальні засоби. Потрібно контролювати функцію нирок. Малоймовірно, що діаліз буде ефективним, оскільки тамсулозин інтенсивно зв'язується з білками плазми. Для запобігання подальшому всмоктуванню препарату доцільно промивання шлунка, прийом активованого вугілля та осмотичних проносних.Запобіжні заходи та особливі вказівкиПри оперативних втручаннях щодо катаракти на фоні прийому препарату можливий розвиток синдрому інтраопераційної нестабільності райдужної оболонки ока (синдром вузької зіниці), що необхідно враховувати хірургу для передопераційної підготовки пацієнта та при проведенні операції. Перш ніж розпочати терапію препаратом Омнік Окас, пацієнт повинен бути обстежений для того, щоб виключити наявність інших захворювань, які можуть викликати такі ж симптоми, як і доброякісна гіперплазія передміхурової залози. Перед початком лікування та регулярно під час терапії має виконуватися пальцеве ректальне обстеження та, якщо потрібно, визначення специфічного простатичного антигену (ПСА). При нирковій недостатності не потрібна зміна дози. Вплив на здатність до керування автотранспортом та управління механізмами Дані про негативний вплив на здатність до керування транспортними засобами та заняття потенційно небезпечними видами діяльності відсутні. Тим не менш, у зв'язку з можливістю виникнення запаморочення, до з'ясування індивідуальної реакції пацієнта слід утриматися від занять, що вимагають підвищеної концентрації та швидкості психомоторних реакцій, у тому числі водіння.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаРозчин - 1 мл: Активна речовина Омніпак® 300 мг йоду/мл: йогексол 647 мг; допоміжні речовини: трометамол 1,21 мг, натрію кальцію едетат 0,10 мг, хлористоводнева кислота 5 М розчин до pH 6,8-7,6 скільки потреб, вода для ін'єкцій до 1,00 мл. По 20 мл у безбарвний скляний флакон (Євр. Фарм., тип I), закупорений пробкою з хлорбутилової гуми і обжатий алюмінієвим ковпачком, зверху закритий пластмасовою кришечкою, що клацає. 25 флаконів по 20 мл разом з інструкцією із застосування поміщають у картонну пачку. По 50 або 100 мл у флакон з поліпропілену PPM R021, закупорений пробкою з хлорбутилової гуми і закритий поліпропіленовою кришкою, що нагвинчується, забезпеченої знизу кільцем, що забезпечує контроль першого розтину, і зверху кільцем для відриву ущільнюючої проклад. На флаконі об'ємом 50 мл та 100 мл є етикетка, нижня частина якої використовується для підвішування флакона. По 10 поліпропіленових флаконів разом з інструкцією із застосування поміщають у картонну пачку.Опис лікарської формиПрозорий, безбарвний або трохи жовтуватий розчин.Фармакотерапевтична групаРентгеноконтрастний засіб.ФармакокінетикаМайже 100 відсотків введеного внутрішньовенно йогексолу виділяється у незміненому вигляді через нормально функціонуючі нирки протягом 24 годин. Максимальна концентрація йогексолу в сечі визначається приблизно через 1 годину після ін'єкції. Період напіввиведення препарату у пацієнтів із нормальною функцією нирок становить близько 2 годин. Не виявлено метаболітів препарату. Зв'язування йогексолу з білками плазми невелике (менше 2%) та не має клінічного значення.ФармакодинамікаФізико-хімічні властивості: Йогексол - неіонний, мономерний, трийодований, водорозчинний рентгеноконтрастний засіб. pH препарату 6,8 – 7,6. Осмоляльність та в'язкість Омніпаку® наведено нижче: Концентрація Осмоляльність * (Осм/кг Н2О) 37°С В'язкість (мПа*с) 20°С 37°С 240 мг йоду/мл 0,51 5,6 3,3 300 мг йоду/мл 0,64 11,6 6,1 350 мг йоду/мл 0,78 23,3 10,6 Йогексол - неіонний низькоосмолярний йодовмісний рентгеноконтрастний препарат. Час досягнення максимальної рентгеноконтрастності при звичайній мієлографії – до 30 хв (через 1 год уже не візуалізується). При комп'ютерній томографії візуалізація розмаїття в грудному відділі можлива протягом 1 год, шийному відділі - близько 2 год, базальних цистернах - 3-4 год. безпосередньо після запровадження.Показання до застосуванняОмніпак® призначений лише для діагностичних цілей. Рентгеноконтрастний засіб для використання у дітей та дорослих, призначений для виконання кардіоангіографії, артеріографії, урографії, флебографії та контрастного посилення при комп'ютерній томографії (КТ); люмбальної, торакальної та цервікальної мієлографії, КТ-цистернографії після субарахноїдального введення; артрографії, ендоскопічної ретроградної панкреатографії (ЕРПГ), ендоскопічної ретроградної холангіопанкреатографії (ЕРХПГ), гістеросальпінгографії, герніографії, сіалографії та досліджень шлунково-кишкового тракту.Протипоказання до застосуванняПідвищена чутливість до активного компонента або будь-якої допоміжної речовини. Виражений тиреотоксикоз. При використанні неіонних рентгеноконтрастних засобів слід дотримуватися обережності: при наявності в анамнезі алергії, астми або інших небажаних реакцій на рентгеноконтрастні засоби, що містять йод. Рекомендується премедикація кортикостероїдами чи антигістамінними лікарськими препаратами; при дослідженні пацієнтів з тяжкими серцево-судинними захворюваннями та легеневою гіпертензією, через ризик розвитку порушень гемодинаміки або аритмій; при дослідженні пацієнтів з гострою церебральною патологією, пухлинами або епілепсією в анамнезі, через схильність даної категорії пацієнтів до судом. Ризик розвитку судом та неврологічних реакцій також підвищений у пацієнтів, які страждають на алкоголізм або наркотичну залежність; при дослідженні пацієнтів з тяжкими поєднаними порушеннями функції печінки та нирок, оскільки у них значно знижено кліренс рентгеноконтрастних засобів; для запобігання розвитку гострої ниркової недостатності після введення рентгеноконтрастних засобів слід приділяти особливу увагу пацієнтам групи підвищеного ризику з порушенням функції нирок та цукровим діабетом, а також пацієнтам з парапротеїнемією (мієломатозом та макроглобулінемією Вальденстрему); при дослідженні пацієнтів із гіпертиреозом. У пацієнтів з багатовузловим зобом після введення йодовмісних рентгеноконтрастних засобів існує ризик розвитку гіпертиреозу. При введенні рентгеноконтрастних засобів недоношеним дітям слід враховувати можливість розвитку минущого гіпертиреозу; при дослідженні пацієнтів з гіповолемією необхідно забезпечити адекватну гідратацію, принаймні 100 мл щогодини протягом 4-х годин до дослідження та 24 годин після дослідження; при дослідженні пацієнтів з множинною мієломою, цукровим діабетом, порушенням функції нирок, новонароджених, дітей до року та ожилих пацієнтів необхідно проведення адекватної гідратації до та після введення рентгеноконтрастного засобу. Хворим на цукровий діабет, який приймає метформін, перед внутрішньосудинним введенням йодовмісних рентгеноконтрастних засобів необхідна відміна препарату протягом не менше 48 годин до і протягом 48 годин після проведення процедури. В екстрених випадках, коли функція нирок невідома, лікар повинен оцінити співвідношення ризику/користування застосуванням контрастного засобу: припинити застосування метформіну, провести гідратацію, контролювати функцію нирок, стежити за появою початкових ознак молочнокислого ацидозу.Вагітність та лактаціяПрепарат не слід застосовувати у вагітних, за винятком тих випадків, коли передбачувана користь для матері від його застосування переважує потенційний ризик для плода, і подібне дослідження призначається лікарем через необхідність. Контрастні засоби незначною мірою екскретуються у грудне молоко. Тому ймовірність заподіяння шкоди дитині під час годування груддю є малоймовірною. Однак при необхідності введення препарату слід припинити годування груддю перед введенням препарату та не відновлювати щонайменше протягом 24 годин після дослідження. Гістеросальпінгографію не слід проводити у вагітних жінок та за наявності гострого тазового перитоніту.Побічна діяЗагальні побічні реакції (при всіх показаннях до застосування йодовмісних рентгеноконтрастних засобів). Нижче наводяться можливі загальні побічні ефекти, пов'язані із застосуванням неіонних мономерів. Побічні ефекти, специфічні для того чи іншого способу введення, дивись у відповідних розділах. Реакції гіперчутливості можуть виникати незалежно від дози та способу введення, легкі симптоми можуть бути провісниками серйозної анафілактоїдної реакції/шоку. В цьому випадку введення рентгеноконтрастного засобу має бути негайно припинено і при необхідності розпочато внутрішньосудинне введення специфічних терапевтичних засобів. Після введення йодовмісного рентгеноконтрастного засобу часто спостерігається незначне транзиторне підвищення концентрації креатиніну в сироватці крові, можливий розвиток контраст-індукованої нефропатії. Йодизм або йодна свинка - рідкісна реакція на введення йодовмісних рентгеноконтрастних засобів, що виражається у збільшенні та болючості слинних залоз після дослідження тривалістю до 10 діб. Наведені значення частоти виникнення небажаних реакцій ґрунтуються на первинній клінічній документації та даних опублікованих досліджень, у яких брало участь понад 90000 пацієнтів. Частота небажаних явищ класифікується так: дуже часто (≥1/10), часто (≥1/100 до Порушення з боку імунної системи: - Рідко: реакції гіперчутливості (у тому числі задишка, висипання, еритема, кропив'янка, свербіж, шкірні реакції, васкуліт, ангіоневротичний набряк, набряк гортані, ларингоспазм, бронхоспазм або некардіогенний набряк легенів). Реакції можуть виникати одразу після ін'єкції або через кілька днів; Невідомо: анафілактична/анафілактоїдна реакція, анафілактичний/анафілактоїдний шок. Порушення з боку нервової системи: - Рідко: головний біль; Дуже рідко: дисгевзія (транзиторне відчуття "металевого" присмаку у ротовій порожнині); Невідомо: непритомність. Порушення з боку серцево-судинної системи: - Рідко: брадикардія. Судинні порушення - дуже рідко: підвищення артеріального тиску, зниження артеріального тиску. Порушення з боку шлунково-кишкового тракту: - Нечасто: нудота; Рідко: блювання; Дуже рідко: діарея, біль/почуття дискомфорту в животі; Невідомо: збільшення слинних залоз. Загальні розлади та порушення у місці введення - Часто: відчуття жару; Рідко: гарячка; Дуже рідко: озноб. Травми, інтоксикації та ускладнення маніпуляцій - Невідомо: йодизм. Внутрішньосудинне введення (внутрішньоартеріально та внутрішньовенно) Будь ласка, прочитайте розділ "Загальні побічні реакції". Нижче описані ті небажані реакції, які виникають при внутрішньосудинному введенні неіонних мономерних рентгеноконтрастних засобів. Характер небажаних реакцій, що виникають при внутрішньоартеріальному введенні, залежить від місця ін'єкції та введеної дози. Селективна ангіографія та інші процедури, у яких високі концентрації рентгеноконтрастного засобу досягають конкретного органу, можуть супроводжуватися розвитком ускладнень у цьому органі. Порушення з боку імунної системи Невідомо: важкі шкірні реакції у вигляді пустул або булл. Ендокринні порушення - Невідомо: тиреотоксикоз, транзиторний гіпотиреоз. Порушення психіки – Невідомо: сплутаність свідомості. Порушення з боку нервової системи: - Рідко: запаморочення; Дуже рідко: судоми, порушення свідомості, енцефалопатія, ступор, порушення в сенсорній сфері (зокрема гіпестезія), парестезія, тремор; Невідомо: транзиторна рухова дисфункція (зокрема порушення мови, афазія, дизартрія), транзиторна втрата пам'яті, дезорієнтація, кома та ретроградна амнезія. Порушення органу зору - Невідомо: транзиторна кортикальна сліпота. Порушення з боку органу слуху та рівноваги - Невідомо: транзиторна втрата слуху. Порушення з боку серцево-судинної системи: - Рідко: аритмія (у тому числі брадикардія, тахікардія); Дуже рідко: інфаркт міокарда; Невідомо: тяжкі ускладнення (зокрема зупинка серця, зупинка серця та дихання), спазм коронарних артерій, біль у грудній клітці. Судинні порушення - дуже рідко: "припливи"; Невідомо: шок, спазм артерій, ішемія, тромбофлебіт та тромбоз. Порушення з боку дихальної системи та середостіння - Рідко: кашель; Дуже рідко: задишка, некардіогенний набряк легень; Невідомо: тяжкі симптоми та ознаки респіраторних порушень, бронхоспазм, ларингоспазм, напад бронхіальної астми. Порушення з боку шлунково-кишкового тракту: - Рідко: діарея; Невідомо: загострення панкреатиту, гострий панкреатит. Порушення з боку шкіри та підшкірної клітковини - Невідомо: бульозний дерматит, синдром Стівенса-Джонсона, токсичний епідермальний некроліз, лікарський висип, що супроводжується еозинофілією та загальними симптомами, загострення псоріазу. Порушення з боку скелетно-м'язової та сполучної тканини - Невідомо: артралгія. Порушення з боку нирок та сечових шляхів: - Рідко: порушення функції нирок, включаючи гостру ниркову недостатність. Загальні порушення та реакції у місці ін'єкції: - Часто: відчуття жару; Нечасто: біль та дискомфорт; Рідко: астенічне стан (наприклад, нездужання, стомлюваність). Невідомо: реакції у місці введення (у тому числі екстравазація), біль у спині. Інтратекальне введення Будь ласка, прочитайте розділ "Загальні побічні реакції". Нижче описані ті небажані реакції, які виникають при інтратекальному введенні неіонних мономерних рентгеноконтрастних речовин. При інтратекальному введенні небажані реакції можуть бути через кілька годин або навіть днів після проведення діагностичної процедури. Частота небажаних реакцій така сама, як після люмбальної пункції. Головний біль, нудота, блювання або запаморочення можуть бути значною мірою обумовлені зниженням тиску в субарахноїдальному просторі внаслідок витоку ліквору через пункційний отвір. Для мінімізації зниження тиску слід уникати видалення занадто великої кількості цереброспінальної рідини. Порушення психіки – Невідомо: сплутаність свідомості. Порушення з боку нервової системи - Дуже часто: головний біль (може бути тяжким та тривалим); Нечасто: асептичний менінгіт (включаючи хімічний менінгіт); Рідко: судоми, запаморочення; Невідомо: відхилення на електроенцефалограмі, менінгізм, транзиторна енцефалопатія, включаючи тимчасову втрату пам'яті, кому, ступор та ретроградну амнезію, рухову дисфункцію (у тому числі порушення мови, афазія, дизартрія), парестезію, гіпостезію та гіпотезу. Порушення з боку органу зору – невідомо: транзиторна кортикальна сліпота, світлобоязнь. Порушення з боку органу слуху та рівноваги - Невідомо: транзиторна втрата слуху. Порушення з боку травної системи: - Часто: нудота, блювання. Порушення з боку опорно-рухового апарату та сполучної тканини - Рідко: біль у шиї, біль у спині; Невідомо: м'язові спазми; Загальні порушення та реакції у місці ін'єкції; Рідко: біль у кінцівках; Невідомо: реакції у місці введення препарату. Внутрішньопорожнинне введення Будь ласка, прочитайте розділ "Загальні побічні реакції". Нижче описані ті небажані реакції, які виникають при внутрішньопорожнинному введенні неіонних мономерних рентгеноконтрастних речовин. Ендоскопічна ретроградна холангіопанкреатографія (ЕРХПГ) Порушення з боку травної системи: - Часто: панкреатит, підвищення концентрації амілази в крові. Пероральне введення Порушення з боку травної системи - Дуже часто: діарея; Часто: нудота, блювання; Нечасто: біль у животі. Гістеросальпінгографія (ГСГ) Порушення з боку травної системи - Дуже часто: біль унизу живота. Артрографія Порушення з боку опорно-рухового апарату та сполучної тканини - Невідомо: артрит. Загальні порушення та реакції у місці ін'єкції - Дуже часто: біль. Герніографія Загальні порушення та реакції у місці ін'єкції - Невідомо: біль після процедури. Опис деяких небажаних реакцій Повідомлялося про тромбоемболічні ускладнення при контрастній кардіоангіографії та ангіографії церебральних, ниркових та периферичних артерій. Введення рентгеноконтрастного засобу могло сприяти розвитку цих ускладнень. Описано випадки кардіологічних ускладнень, включаючи гострий інфаркт міокарда, під час або після коронарографії з рентгеноконтрастним посиленням. У пацієнтів похилого віку або за наявності тяжкого захворювання коронарних артерій, нестабільної стенокардії та дисфункції лівого шлуночка ризик кардіологічних ускладнень підвищений. У дуже рідкісних випадках рентгеноконтрастний засіб може проходити через гематоенцефалічний бар'єр у кору головного мозку, що може призводити до виникнення транзиторних неврологічних реакцій, зокрема, судом, транзиторних рухових або сенсорних порушень, сплутаності свідомості, втрати пам'яті та енце. При анафілактоїдній реакції та шоці може розвиватися виражена артеріальна гіпотензія та пов'язані з нею гіпоксична енцефалопатія, ниркова та печінкова недостатність. У деяких випадках при екстравазації рентгеноконтрастного засобу виникають локальні болі та набряк, але ці симптоми вирішуються без наслідків. Описано випадки запалення, тканинного некрозу та виникнення компартмент-синдрому. Застосування у педіатрії Повідомлялося про випадки транзиторного гіпотиреозу у дітей, у тому числі у недоношених та новонароджених, після введення йодовмісних рентгеноконтрастних засобів. Недоношені діти особливо чутливі до ефектів йоду. Повідомлялося про випадок транзиторного гіпотиреозу у недоношеної дитини. Матері цієї дитини повторно вводили Омніпак. Необхідна адекватна регідратація до та після введення рентгеноконтрастного засобу, це особливо важливо для дітей раннього віку. Нефротоксичні препарати слід відмінити. Знижена гломерулярна фільтрація, характерна для дітей раннього віку, може призводити до уповільненого виведення рентгеноконтрастних речовин.Взаємодія з лікарськими засобамиПри використанні одночасно з антипсихотичними засобами, анальгетиками та антидепресантами Омніпак® може знижувати судомний поріг, збільшуючи ризик розвитку побічних реакцій. Використання Омніпаку® у хворих на діабетичну нефропатію, які приймають бігуаніди (метформін), може призводити до минущого порушення функції нирок та розвитку молочнокислого ацидозу. Як запобіжний засіб необхідно припинити прийом бігуанідів за 48 год до дослідження і відновити після повної стабілізації функції нирок. Пацієнти, які приймали менш ніж за 2 тижні до дослідження інтерлейкін-2, схильні до підвищеної частоти відстрочених побічних реакцій (грипоподібні стани або реакції шкіри). У пацієнтів, які приймають бета-адреноблокатори, прояви анафілаксії при застосуванні йогексолу можуть бути атиповими та помилково прийматися за вакусні реакції.Спосіб застосування та дозиЗагальні відомості Препарат призначений для внутрішньосудинного (внутрішньоартеріального, внутрішньовенного), інтратекального введення, внутрішньопорожнинного введення, перорального прийому та ректального введення. Як усі препарати для парентерального введення, Омніпак® перед використанням повинен бути оглянутий візуально щодо відсутності нерозчинних частинок, змін кольору та порушень цілісності упаковки. Омніпак слід набирати в шприц безпосередньо перед застосуванням. Невикористані залишки препарату для подальшого застосування не допускаються. Додаткові інструкції щодо використання автоінжектора Флакони з рентгеноконтрастним засобом місткістю 500 мл слід використовувати лише разом із відповідним автоінжектором. При цьому виконується одноразовий прокол корка флакона. Вихідна трубка автоінжектора змінюється після кожного пацієнта. Невикористаний препарат, що залишився у флаконі та сполучних трубках, знищується наприкінці робочого дня. При необхідності можуть бути використані флакони меншого об'єму. При роботі з автоінжектором необхідно виконувати інструкції щодо його застосування. Не слід змішувати Омніпак з іншими лікарськими засобами (необхідно використовувати окремі шприц та голку). Протягом 30 хвилин після закінчення процедури здійснюють лікарський контроль пацієнта, т.к. більшість побічних реакцій виникає у цей період. Інтратекальне введення Після мієлографії пацієнт повинен протягом 1 години перебувати в горизонтальному положенні з піднятими на 20° головою та грудьми. Після цього пацієнт може обережно ходити, але не повинен нахилятися. Якщо пацієнт залишається в ліжку, то протягом 6 годин його голова та груди повинні залишатися піднесеними. При підозрі на низький судомний поріг пацієнт у період часу повинен залишатися під наглядом лікаря. Амбулаторних пацієнтів не можна залишати без спостереження у перші 24 години після введення рентгеноконтрастного засобу. Дозування препарату залежить від виду дослідження, віку та маси тіла пацієнта, стану гемодинаміки, загального стану здоров'я, а також застосовуваної методики та техніки виконання дослідження. Зазвичай застосовують ті ж концентрації йоду та обсяги введення препарату, як і при використанні інших сучасних йодовмісних рентгеноконтрастних засобів. Рекомендований режим дозування наведено в таблиці нижче: Показання/обстеження Концентрація Об `єм Примітки Внутрішньовенне введення Урографія Дорослі: 300 мг йоду/мл або 350 мг йоду/мл 40-80 мл 40-80 мл В окремих випадках можна застосовувати понад 80 мл Діти (масою тіла < 7 кг) 240 мг йоду/мл або 300 мг йоду/мл 4 мл/кг 3 мл/кг Діти (масою тіла > 7 кг) 240 мг йоду/мл або 300 мг йоду/мл 3 мл/кг 2 мл/кг макс. 40 мл Флебографія (нижні кінцівки) 240 мг йоду/мл або 300 мг йоду/мл 20-100 мл на ногу Цифрова субтракційна ангіографія 300 мг йоду/мл або 20-60 мл на 1 ін'єкцію 350 мг йоду/мл 20-60 мл на 1 ін'єкцію Комп'ютерна томографія Дорослі: 240 мг йоду/мл або 300 мг йоду/мл або 350 мг йоду/мл 100-250 мл 100-200 мл 100-150 мл Загальна кількість йоду зазвичай 30-60 г Діти: 240 мг йоду/мл або 2-3 мл на кг ваги не більше 40 мл У поодиноких випадках можна застосовувати до 100 мл на дитину, але не більше 300 мг йоду/мл 1-3 мл на кг ваги не більше 40 мл Внутрішньоартеріальне (в/а) введення Артеріографія Дуга аорти 300 мг йоду/мл 30-40 мл на 1 ін'єкцію Об'єм ін'єкції залежить від місця ін'єкції Селективна церебральна артеріографія 300 мг йоду/мл 5-10 мл на 1 ін'єкцію Аортографія 350 мг йоду/мл 40-60 мл на 1ін'єкцію Феморальна артеріографія 300 мг йоду/мл або 350 мг йоду/мл 30-50 мл на 1ін'єкцію Інші 300 мг йоду/мл залежить від типу дослідження Кардіоангіографія Дорослі: Лівий шлуночок та корінь аорти 350 мг йоду/мл 30-60 мл на 1ін'єкцію Селективна коронарографія 350 мг йоду/мл 4-8 мл на 1 ін'єкцію Діти: 300 мг йоду/мл або 350 мг йоду/мл залежно від віку, ваги та патології макс. 8 мл/кг Цифрова субтракційна ангіографія 240 мг йоду/мл або 1-15 мл на 1 ін'єкцію Залежно від місця ін'єкції іноді можна застосовувати великі обсяги до 30 мл. 300 мг йоду/мл 1-15 мл на 1 ін'єкцію Інтратекальне введення Люмбальна та торакальна мієлографії (люмбальна ін'єкція) 240 мг йоду/мл 8-12 мл Цервікальна мієлографія (люмбальна ін'єкція) 240 мг йоду/мл або 300 мг йоду/мл 10-12 мл 7-10 мл Цервікальна мієлографія (латеральна цервікальна ін'єкція) 240 мг йоду/мл або 300 мг йоду/мл 6-10 мл 6-8 мл КТ цистернографія (люмбальна ін'єкція) 240 мг йоду/мл 4-12 мл Для мінімізації можливих побічних реакцій загальне дозування йоду не повинно перевищувати 3 г. Введення у порожнини тіла Артрографія 240 мг йоду/мл або 5-20 мл 300 мг йоду/мл або 5-15 мл 350 мг йоду/мл 5-10 мл ЕРХПГ/ЕРПГ 240 мг йоду/мл 20-50 мл Герніографія 240 мг йоду/мл 50 мл Доза залежить від розміру грижі Гістеросальпінгографія 240 мг йоду/мл або 300 мг йоду/мл 15-50 мл 15-25 мл Сіалографія 240 мг йоду/мл або 300 мг йоду/мл 0,5-2 мл 0,5-2 мл Дослідження шлунково-кишкового тракту Перорально: Дорослі: 350 мг йоду/мл індивідуально Діти: - стравохід 300 мг йоду/мл або 2 -4 мл/кг маси тіла Максимальне дозування 50 мл 350 мг йоду/мл 2-4 мл/кг маси тіла Максимальне дозування 50 мл Недоношені діти: 350 мг йоду/мл 2-4 мл/кг маси тіла Ректально: Діти: Розведення водою до 100-150 мг йоду/мл 5-10 мл/кг маси тіла Приклад: розведіть Омніпак® 240 мг йоду/мл, 300 мг йоду/мл або 350 мг йоду/мл водою 1:1 або 1:2 Комп'ютерна томографія Перорально: Дорослі: Розвести водою до ~ 6 мг йоду/мл 800-2000 мл розведеного розчину протягом одного періоду часу Приклад: розведіть Омніпак® 300 мг йоду/мл або 350 мг йоду/мл водою 1:50 Діти: Розвести водою до ~ 6 мг йоду/мл 15-20 мл/кг маси тіла розведеного розчину Ректально: Діти: Розвести водою до ~ 6 мг йоду/мл Індивідуально ПередозуванняПередозування малоймовірне у пацієнтів з нормальною функцією нирок. У разі використання високих доз препарату великий вплив на нирки має тривалість дослідження (період напіввиведення препарату приблизно дорівнює 2 годинам). Специфічного антидоту не існує, лікування симптоматичне, можливе проведення гемодіалізу.Запобіжні заходи та особливі вказівкиПідготовка хворого та процедура введення препарату Перед застосуванням контрастного засобу необхідно отримати точну інформацію про пацієнта, включаючи лабораторні дані (у тому числі вміст креатиніну в сироватці крові, електрокардіограму, алергію в анамнезі та наявність вагітності). Перед дослідженням у пацієнта слід усунути порушення водно-електролітного балансу та забезпечити достатнє надходження рідини та електролітів. Це особливо стосується пацієнтів з множинною мієломою, цукровим діабетом, поліурією або подагрою, а також новонароджених, дітей до року та пацієнтів похилого віку. За 2 години до процедури пацієнт повинен припинити їжу. Не рекомендується проводити попереднє тестування індивідуальної чутливості з використанням малих доз препарату з огляду на ризик виникнення тяжких реакцій гіперчутливості. Пацієнтам, які відчувають страх очікування перед процедурою, потрібна премедикація седативними засобами. Ризик розвитку важких побічних реакцій на Омніпак невеликий. Однак, всі йодовмісні контрастні засоби можуть викликати анафілактоїдні реакції або інші прояви гіперчутливості. З цієї причини слід заздалегідь передбачити послідовність лікувальних заходів у разі їх виникнення та мати необхідні препарати та обладнання для надання негайної медичної допомоги. Рекомендується завжди встановлювати канюлю або катетер для забезпечення швидкого внутрішньовенного доступу протягом усієї процедури рентгенографії. Слід використовувати для введення Омніпаку окремі шприц та голку і не змішувати його з іншими лікарськими засобами. У порівнянні з іонними препаратами, неіонні рентгеноконтрастні засоби менше впливають in vitro на систему коагуляції крові. При виконанні ангіографічних досліджень слід ретельно дотримуватися їх методики і часто промивати катетери (наприклад, 0,9% розчином хлориду натрію з додаванням гепарину) для мінімізації ризику тромбозів та емболій, пов'язаних з втручанням. Введення йодовмісних рентгеноконтрастних засобів може посилювати симптоми міастенії гравіс. Всі контрастні засоби, що містять йод, спотворюють результати радіоізотопних досліджень щитовидної залози (йодзв'язуюча здатність тканини щитовидної залози залишається зниженою протягом 2-х тижнів після введення). Високі концентрації контрастного засобу в плазмі або сечі можуть впливати на результати біохімічних тестів щодо визначення концентрації білірубіну, білків або неорганічних речовин (наприклад, заліза, міді, кальцію та фосфатів). Тому такі аналізи не слід виконувати в день дослідження. Хворим на цукровий діабет, який приймає метформін, перед внутрішньосудинним введенням йодовмісних рентгеноконтрастних засобів необхідна відміна препарату протягом не менше 48 годин до і протягом 48 годин після проведення процедури. В екстрених випадках, коли функція нирок невідома, лікар повинен оцінити співвідношення ризику/користування застосуванням контрастного засобу: припинити застосування метформіну, провести гідратацію, контролювати функцію нирок, стежити за появою початкових ознак молочнокислого ацидозу. Заходи щодо профілактики побічних реакцій: Ідентифікація пацієнтів, які належать до групи підвищеного ризику. Забезпечення адекватної гідратації пацієнта за необхідності шляхом постійної внутрішньовенної інфузії, розпочатої до моменту введення препарату і триває до його виведення нирками. Запобігання додатковому навантаженню на нирки, що виникає при застосуванні нефротоксичних препаратів, лікарських засобів для перорального прийому при проведенні холецистографії, перетисканні ниркових артерій, ангіопластики ниркових артерій або великих хірургічних операціях до виведення контрастного засобу з організму. Повторні рентгеноконтрастні дослідження повинні виконуватися не раніше моменту, коли функція нирок відновиться до початкового рівня. У пацієнтів з порушенням функції нирок та печінки значно може бути знижений кліренс препарату. Хворим на гемодіалізі можна вводити рентгеноконтрастні засоби за умови проведення діалізу відразу після обстеження. Інтратекальне введення: Після мієлографії пацієнт повинен протягом 1 години перебувати в горизонтальному положенні з піднятими на 20° головою та грудьми. Після цього пацієнт може обережно ходити, але не повинен нахилятися. Якщо пацієнт залишається в ліжку, то протягом 6 годин його голова та груди повинні залишатися піднесеними. При підозрі на низький судомний поріг пацієнт у період часу повинен залишатися під наглядом лікаря. Амбулаторних пацієнтів не можна залишати без спостереження у перші 24 години після введення рентгеноконтрастного засобу. Вплив на здатність до керування автотранспортом та управління механізмами Не рекомендується керувати автотранспортом або працювати з іншими механізмами протягом перших 24 годин після інтратекального введення контрастних засобів.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаРозчин - 1 мл: Активна речовина Омніпак® 300 мг йоду/мл: йогексол 647 мг; допоміжні речовини: трометамол 1,21 мг, натрію кальцію едетат 0,10 мг, хлористоводнева кислота 5 М розчин до pH 6,8-7,6 скільки потреб, вода для ін'єкцій до 1,00 мл. По 20 мл у безбарвний скляний флакон (Євр. Фарм., тип I), закупорений пробкою з хлорбутилової гуми і обжатий алюмінієвим ковпачком, зверху закритий пластмасовою кришечкою, що клацає. 25 флаконів по 20 мл разом з інструкцією із застосування поміщають у картонну пачку. По 50 або 100 мл у флакон з поліпропілену PPM R021, закупорений пробкою з хлорбутилової гуми і закритий поліпропіленовою кришкою, що нагвинчується, забезпеченої знизу кільцем, що забезпечує контроль першого розтину, і зверху кільцем для відриву ущільнюючої проклад. На флаконі об'ємом 50 мл та 100 мл є етикетка, нижня частина якої використовується для підвішування флакона. По 10 поліпропіленових флаконів разом з інструкцією із застосування поміщають у картонну пачку.Опис лікарської формиПрозорий, безбарвний або трохи жовтуватий розчин.Фармакотерапевтична групаРентгеноконтрастний засіб.ФармакокінетикаМайже 100 відсотків введеного внутрішньовенно йогексолу виділяється у незміненому вигляді через нормально функціонуючі нирки протягом 24 годин. Максимальна концентрація йогексолу в сечі визначається приблизно через 1 годину після ін'єкції. Період напіввиведення препарату у пацієнтів із нормальною функцією нирок становить близько 2 годин. Не виявлено метаболітів препарату. Зв'язування йогексолу з білками плазми невелике (менше 2%) та не має клінічного значення.ФармакодинамікаФізико-хімічні властивості: Йогексол - неіонний, мономерний, трийодований, водорозчинний рентгеноконтрастний засіб. pH препарату 6,8 – 7,6. Осмоляльність та в'язкість Омніпаку® наведено нижче: Концентрація Осмоляльність * (Осм/кг Н2О) 37°С В'язкість (мПа*с) 20°С 37°С 240 мг йоду/мл 0,51 5,6 3,3 300 мг йоду/мл 0,64 11,6 6,1 350 мг йоду/мл 0,78 23,3 10,6 Йогексол - неіонний низькоосмолярний йодовмісний рентгеноконтрастний препарат. Час досягнення максимальної рентгеноконтрастності при звичайній мієлографії – до 30 хв (через 1 год уже не візуалізується). При комп'ютерній томографії візуалізація розмаїття в грудному відділі можлива протягом 1 год, шийному відділі - близько 2 год, базальних цистернах - 3-4 год. безпосередньо після запровадження.Показання до застосуванняОмніпак® призначений лише для діагностичних цілей. Рентгеноконтрастний засіб для використання у дітей та дорослих, призначений для виконання кардіоангіографії, артеріографії, урографії, флебографії та контрастного посилення при комп'ютерній томографії (КТ); люмбальної, торакальної та цервікальної мієлографії, КТ-цистернографії після субарахноїдального введення; артрографії, ендоскопічної ретроградної панкреатографії (ЕРПГ), ендоскопічної ретроградної холангіопанкреатографії (ЕРХПГ), гістеросальпінгографії, герніографії, сіалографії та досліджень шлунково-кишкового тракту.Протипоказання до застосуванняПідвищена чутливість до активного компонента або будь-якої допоміжної речовини. Виражений тиреотоксикоз. При використанні неіонних рентгеноконтрастних засобів слід дотримуватися обережності: при наявності в анамнезі алергії, астми або інших небажаних реакцій на рентгеноконтрастні засоби, що містять йод. Рекомендується премедикація кортикостероїдами чи антигістамінними лікарськими препаратами; при дослідженні пацієнтів з тяжкими серцево-судинними захворюваннями та легеневою гіпертензією, через ризик розвитку порушень гемодинаміки або аритмій; при дослідженні пацієнтів з гострою церебральною патологією, пухлинами або епілепсією в анамнезі, через схильність даної категорії пацієнтів до судом. Ризик розвитку судом та неврологічних реакцій також підвищений у пацієнтів, які страждають на алкоголізм або наркотичну залежність; при дослідженні пацієнтів з тяжкими поєднаними порушеннями функції печінки та нирок, оскільки у них значно знижено кліренс рентгеноконтрастних засобів; для запобігання розвитку гострої ниркової недостатності після введення рентгеноконтрастних засобів слід приділяти особливу увагу пацієнтам групи підвищеного ризику з порушенням функції нирок та цукровим діабетом, а також пацієнтам з парапротеїнемією (мієломатозом та макроглобулінемією Вальденстрему); при дослідженні пацієнтів із гіпертиреозом. У пацієнтів з багатовузловим зобом після введення йодовмісних рентгеноконтрастних засобів існує ризик розвитку гіпертиреозу. При введенні рентгеноконтрастних засобів недоношеним дітям слід враховувати можливість розвитку минущого гіпертиреозу; при дослідженні пацієнтів з гіповолемією необхідно забезпечити адекватну гідратацію, принаймні 100 мл щогодини протягом 4-х годин до дослідження та 24 годин після дослідження; при дослідженні пацієнтів з множинною мієломою, цукровим діабетом, порушенням функції нирок, новонароджених, дітей до року та ожилих пацієнтів необхідно проведення адекватної гідратації до та після введення рентгеноконтрастного засобу. Хворим на цукровий діабет, який приймає метформін, перед внутрішньосудинним введенням йодовмісних рентгеноконтрастних засобів необхідна відміна препарату протягом не менше 48 годин до і протягом 48 годин після проведення процедури. В екстрених випадках, коли функція нирок невідома, лікар повинен оцінити співвідношення ризику/користування застосуванням контрастного засобу: припинити застосування метформіну, провести гідратацію, контролювати функцію нирок, стежити за появою початкових ознак молочнокислого ацидозу.Вагітність та лактаціяПрепарат не слід застосовувати у вагітних, за винятком тих випадків, коли передбачувана користь для матері від його застосування переважує потенційний ризик для плода, і подібне дослідження призначається лікарем через необхідність. Контрастні засоби незначною мірою екскретуються у грудне молоко. Тому ймовірність заподіяння шкоди дитині під час годування груддю є малоймовірною. Однак при необхідності введення препарату слід припинити годування груддю перед введенням препарату та не відновлювати щонайменше протягом 24 годин після дослідження. Гістеросальпінгографію не слід проводити у вагітних жінок та за наявності гострого тазового перитоніту.Побічна діяЗагальні побічні реакції (при всіх показаннях до застосування йодовмісних рентгеноконтрастних засобів). Нижче наводяться можливі загальні побічні ефекти, пов'язані із застосуванням неіонних мономерів. Побічні ефекти, специфічні для того чи іншого способу введення, дивись у відповідних розділах. Реакції гіперчутливості можуть виникати незалежно від дози та способу введення, легкі симптоми можуть бути провісниками серйозної анафілактоїдної реакції/шоку. В цьому випадку введення рентгеноконтрастного засобу має бути негайно припинено і при необхідності розпочато внутрішньосудинне введення специфічних терапевтичних засобів. Після введення йодовмісного рентгеноконтрастного засобу часто спостерігається незначне транзиторне підвищення концентрації креатиніну в сироватці крові, можливий розвиток контраст-індукованої нефропатії. Йодизм або йодна свинка - рідкісна реакція на введення йодовмісних рентгеноконтрастних засобів, що виражається у збільшенні та болючості слинних залоз після дослідження тривалістю до 10 діб. Наведені значення частоти виникнення небажаних реакцій ґрунтуються на первинній клінічній документації та даних опублікованих досліджень, у яких брало участь понад 90000 пацієнтів. Частота небажаних явищ класифікується так: дуже часто (≥1/10), часто (≥1/100 до Порушення з боку імунної системи: - Рідко: реакції гіперчутливості (у тому числі задишка, висипання, еритема, кропив'янка, свербіж, шкірні реакції, васкуліт, ангіоневротичний набряк, набряк гортані, ларингоспазм, бронхоспазм або некардіогенний набряк легенів). Реакції можуть виникати одразу після ін'єкції або через кілька днів; Невідомо: анафілактична/анафілактоїдна реакція, анафілактичний/анафілактоїдний шок. Порушення з боку нервової системи: - Рідко: головний біль; Дуже рідко: дисгевзія (транзиторне відчуття "металевого" присмаку у ротовій порожнині); Невідомо: непритомність. Порушення з боку серцево-судинної системи: - Рідко: брадикардія. Судинні порушення - дуже рідко: підвищення артеріального тиску, зниження артеріального тиску. Порушення з боку шлунково-кишкового тракту: - Нечасто: нудота; Рідко: блювання; Дуже рідко: діарея, біль/почуття дискомфорту в животі; Невідомо: збільшення слинних залоз. Загальні розлади та порушення у місці введення - Часто: відчуття жару; Рідко: гарячка; Дуже рідко: озноб. Травми, інтоксикації та ускладнення маніпуляцій - Невідомо: йодизм. Внутрішньосудинне введення (внутрішньоартеріально та внутрішньовенно) Будь ласка, прочитайте розділ "Загальні побічні реакції". Нижче описані ті небажані реакції, які виникають при внутрішньосудинному введенні неіонних мономерних рентгеноконтрастних засобів. Характер небажаних реакцій, що виникають при внутрішньоартеріальному введенні, залежить від місця ін'єкції та введеної дози. Селективна ангіографія та інші процедури, у яких високі концентрації рентгеноконтрастного засобу досягають конкретного органу, можуть супроводжуватися розвитком ускладнень у цьому органі. Порушення з боку імунної системи Невідомо: важкі шкірні реакції у вигляді пустул або булл. Ендокринні порушення - Невідомо: тиреотоксикоз, транзиторний гіпотиреоз. Порушення психіки – Невідомо: сплутаність свідомості. Порушення з боку нервової системи: - Рідко: запаморочення; Дуже рідко: судоми, порушення свідомості, енцефалопатія, ступор, порушення в сенсорній сфері (зокрема гіпестезія), парестезія, тремор; Невідомо: транзиторна рухова дисфункція (зокрема порушення мови, афазія, дизартрія), транзиторна втрата пам'яті, дезорієнтація, кома та ретроградна амнезія. Порушення органу зору - Невідомо: транзиторна кортикальна сліпота. Порушення з боку органу слуху та рівноваги - Невідомо: транзиторна втрата слуху. Порушення з боку серцево-судинної системи: - Рідко: аритмія (у тому числі брадикардія, тахікардія); Дуже рідко: інфаркт міокарда; Невідомо: тяжкі ускладнення (зокрема зупинка серця, зупинка серця та дихання), спазм коронарних артерій, біль у грудній клітці. Судинні порушення - дуже рідко: "припливи"; Невідомо: шок, спазм артерій, ішемія, тромбофлебіт та тромбоз. Порушення з боку дихальної системи та середостіння - Рідко: кашель; Дуже рідко: задишка, некардіогенний набряк легень; Невідомо: тяжкі симптоми та ознаки респіраторних порушень, бронхоспазм, ларингоспазм, напад бронхіальної астми. Порушення з боку шлунково-кишкового тракту: - Рідко: діарея; Невідомо: загострення панкреатиту, гострий панкреатит. Порушення з боку шкіри та підшкірної клітковини - Невідомо: бульозний дерматит, синдром Стівенса-Джонсона, токсичний епідермальний некроліз, лікарський висип, що супроводжується еозинофілією та загальними симптомами, загострення псоріазу. Порушення з боку скелетно-м'язової та сполучної тканини - Невідомо: артралгія. Порушення з боку нирок та сечових шляхів: - Рідко: порушення функції нирок, включаючи гостру ниркову недостатність. Загальні порушення та реакції у місці ін'єкції: - Часто: відчуття жару; Нечасто: біль та дискомфорт; Рідко: астенічне стан (наприклад, нездужання, стомлюваність). Невідомо: реакції у місці введення (у тому числі екстравазація), біль у спині. Інтратекальне введення Будь ласка, прочитайте розділ "Загальні побічні реакції". Нижче описані ті небажані реакції, які виникають при інтратекальному введенні неіонних мономерних рентгеноконтрастних речовин. При інтратекальному введенні небажані реакції можуть бути через кілька годин або навіть днів після проведення діагностичної процедури. Частота небажаних реакцій така сама, як після люмбальної пункції. Головний біль, нудота, блювання або запаморочення можуть бути значною мірою обумовлені зниженням тиску в субарахноїдальному просторі внаслідок витоку ліквору через пункційний отвір. Для мінімізації зниження тиску слід уникати видалення занадто великої кількості цереброспінальної рідини. Порушення психіки – Невідомо: сплутаність свідомості. Порушення з боку нервової системи - Дуже часто: головний біль (може бути тяжким та тривалим); Нечасто: асептичний менінгіт (включаючи хімічний менінгіт); Рідко: судоми, запаморочення; Невідомо: відхилення на електроенцефалограмі, менінгізм, транзиторна енцефалопатія, включаючи тимчасову втрату пам'яті, кому, ступор та ретроградну амнезію, рухову дисфункцію (у тому числі порушення мови, афазія, дизартрія), парестезію, гіпостезію та гіпотезу. Порушення з боку органу зору – невідомо: транзиторна кортикальна сліпота, світлобоязнь. Порушення з боку органу слуху та рівноваги - Невідомо: транзиторна втрата слуху. Порушення з боку травної системи: - Часто: нудота, блювання. Порушення з боку опорно-рухового апарату та сполучної тканини - Рідко: біль у шиї, біль у спині; Невідомо: м'язові спазми; Загальні порушення та реакції у місці ін'єкції; Рідко: біль у кінцівках; Невідомо: реакції у місці введення препарату. Внутрішньопорожнинне введення Будь ласка, прочитайте розділ "Загальні побічні реакції". Нижче описані ті небажані реакції, які виникають при внутрішньопорожнинному введенні неіонних мономерних рентгеноконтрастних речовин. Ендоскопічна ретроградна холангіопанкреатографія (ЕРХПГ) Порушення з боку травної системи: - Часто: панкреатит, підвищення концентрації амілази в крові. Пероральне введення Порушення з боку травної системи - Дуже часто: діарея; Часто: нудота, блювання; Нечасто: біль у животі. Гістеросальпінгографія (ГСГ) Порушення з боку травної системи - Дуже часто: біль унизу живота. Артрографія Порушення з боку опорно-рухового апарату та сполучної тканини - Невідомо: артрит. Загальні порушення та реакції у місці ін'єкції - Дуже часто: біль. Герніографія Загальні порушення та реакції у місці ін'єкції - Невідомо: біль після процедури. Опис деяких небажаних реакцій Повідомлялося про тромбоемболічні ускладнення при контрастній кардіоангіографії та ангіографії церебральних, ниркових та периферичних артерій. Введення рентгеноконтрастного засобу могло сприяти розвитку цих ускладнень. Описано випадки кардіологічних ускладнень, включаючи гострий інфаркт міокарда, під час або після коронарографії з рентгеноконтрастним посиленням. У пацієнтів похилого віку або за наявності тяжкого захворювання коронарних артерій, нестабільної стенокардії та дисфункції лівого шлуночка ризик кардіологічних ускладнень підвищений. У дуже рідкісних випадках рентгеноконтрастний засіб може проходити через гематоенцефалічний бар'єр у кору головного мозку, що може призводити до виникнення транзиторних неврологічних реакцій, зокрема, судом, транзиторних рухових або сенсорних порушень, сплутаності свідомості, втрати пам'яті та енце. При анафілактоїдній реакції та шоці може розвиватися виражена артеріальна гіпотензія та пов'язані з нею гіпоксична енцефалопатія, ниркова та печінкова недостатність. У деяких випадках при екстравазації рентгеноконтрастного засобу виникають локальні болі та набряк, але ці симптоми вирішуються без наслідків. Описано випадки запалення, тканинного некрозу та виникнення компартмент-синдрому. Застосування у педіатрії Повідомлялося про випадки транзиторного гіпотиреозу у дітей, у тому числі у недоношених та новонароджених, після введення йодовмісних рентгеноконтрастних засобів. Недоношені діти особливо чутливі до ефектів йоду. Повідомлялося про випадок транзиторного гіпотиреозу у недоношеної дитини. Матері цієї дитини повторно вводили Омніпак. Необхідна адекватна регідратація до та після введення рентгеноконтрастного засобу, це особливо важливо для дітей раннього віку. Нефротоксичні препарати слід відмінити. Знижена гломерулярна фільтрація, характерна для дітей раннього віку, може призводити до уповільненого виведення рентгеноконтрастних речовин.Взаємодія з лікарськими засобамиПри використанні одночасно з антипсихотичними засобами, анальгетиками та антидепресантами Омніпак® може знижувати судомний поріг, збільшуючи ризик розвитку побічних реакцій. Використання Омніпаку® у хворих на діабетичну нефропатію, які приймають бігуаніди (метформін), може призводити до минущого порушення функції нирок та розвитку молочнокислого ацидозу. Як запобіжний засіб необхідно припинити прийом бігуанідів за 48 год до дослідження і відновити після повної стабілізації функції нирок. Пацієнти, які приймали менш ніж за 2 тижні до дослідження інтерлейкін-2, схильні до підвищеної частоти відстрочених побічних реакцій (грипоподібні стани або реакції шкіри). У пацієнтів, які приймають бета-адреноблокатори, прояви анафілаксії при застосуванні йогексолу можуть бути атиповими та помилково прийматися за вакусні реакції.Спосіб застосування та дозиЗагальні відомості Препарат призначений для внутрішньосудинного (внутрішньоартеріального, внутрішньовенного), інтратекального введення, внутрішньопорожнинного введення, перорального прийому та ректального введення. Як усі препарати для парентерального введення, Омніпак® перед використанням повинен бути оглянутий візуально щодо відсутності нерозчинних частинок, змін кольору та порушень цілісності упаковки. Омніпак слід набирати в шприц безпосередньо перед застосуванням. Невикористані залишки препарату для подальшого застосування не допускаються. Додаткові інструкції щодо використання автоінжектора Флакони з рентгеноконтрастним засобом місткістю 500 мл слід використовувати лише разом із відповідним автоінжектором. При цьому виконується одноразовий прокол корка флакона. Вихідна трубка автоінжектора змінюється після кожного пацієнта. Невикористаний препарат, що залишився у флаконі та сполучних трубках, знищується наприкінці робочого дня. При необхідності можуть бути використані флакони меншого об'єму. При роботі з автоінжектором необхідно виконувати інструкції щодо його застосування. Не слід змішувати Омніпак з іншими лікарськими засобами (необхідно використовувати окремі шприц та голку). Протягом 30 хвилин після закінчення процедури здійснюють лікарський контроль пацієнта, т.к. більшість побічних реакцій виникає у цей період. Інтратекальне введення Після мієлографії пацієнт повинен протягом 1 години перебувати в горизонтальному положенні з піднятими на 20° головою та грудьми. Після цього пацієнт може обережно ходити, але не повинен нахилятися. Якщо пацієнт залишається в ліжку, то протягом 6 годин його голова та груди повинні залишатися піднесеними. При підозрі на низький судомний поріг пацієнт у період часу повинен залишатися під наглядом лікаря. Амбулаторних пацієнтів не можна залишати без спостереження у перші 24 години після введення рентгеноконтрастного засобу. Дозування препарату залежить від виду дослідження, віку та маси тіла пацієнта, стану гемодинаміки, загального стану здоров'я, а також застосовуваної методики та техніки виконання дослідження. Зазвичай застосовують ті ж концентрації йоду та обсяги введення препарату, як і при використанні інших сучасних йодовмісних рентгеноконтрастних засобів. Рекомендований режим дозування наведено в таблиці нижче: Показання/обстеження Концентрація Об `єм Примітки Внутрішньовенне введення Урографія Дорослі: 300 мг йоду/мл або 350 мг йоду/мл 40-80 мл 40-80 мл В окремих випадках можна застосовувати понад 80 мл Діти (масою тіла < 7 кг) 240 мг йоду/мл або 300 мг йоду/мл 4 мл/кг 3 мл/кг Діти (масою тіла > 7 кг) 240 мг йоду/мл або 300 мг йоду/мл 3 мл/кг 2 мл/кг макс. 40 мл Флебографія (нижні кінцівки) 240 мг йоду/мл або 300 мг йоду/мл 20-100 мл на ногу Цифрова субтракційна ангіографія 300 мг йоду/мл або 20-60 мл на 1 ін'єкцію 350 мг йоду/мл 20-60 мл на 1 ін'єкцію Комп'ютерна томографія Дорослі: 240 мг йоду/мл або 300 мг йоду/мл або 350 мг йоду/мл 100-250 мл 100-200 мл 100-150 мл Загальна кількість йоду зазвичай 30-60 г Діти: 240 мг йоду/мл або 2-3 мл на кг ваги не більше 40 мл У поодиноких випадках можна застосовувати до 100 мл на дитину, але не більше 300 мг йоду/мл 1-3 мл на кг ваги не більше 40 мл Внутрішньоартеріальне (в/а) введення Артеріографія Дуга аорти 300 мг йоду/мл 30-40 мл на 1 ін'єкцію Об'єм ін'єкції залежить від місця ін'єкції Селективна церебральна артеріографія 300 мг йоду/мл 5-10 мл на 1 ін'єкцію Аортографія 350 мг йоду/мл 40-60 мл на 1ін'єкцію Феморальна артеріографія 300 мг йоду/мл або 350 мг йоду/мл 30-50 мл на 1ін'єкцію Інші 300 мг йоду/мл залежить від типу дослідження Кардіоангіографія Дорослі: Лівий шлуночок та корінь аорти 350 мг йоду/мл 30-60 мл на 1ін'єкцію Селективна коронарографія 350 мг йоду/мл 4-8 мл на 1 ін'єкцію Діти: 300 мг йоду/мл або 350 мг йоду/мл залежно від віку, ваги та патології макс. 8 мл/кг Цифрова субтракційна ангіографія 240 мг йоду/мл або 1-15 мл на 1 ін'єкцію Залежно від місця ін'єкції іноді можна застосовувати великі обсяги до 30 мл. 300 мг йоду/мл 1-15 мл на 1 ін'єкцію Інтратекальне введення Люмбальна та торакальна мієлографії (люмбальна ін'єкція) 240 мг йоду/мл 8-12 мл Цервікальна мієлографія (люмбальна ін'єкція) 240 мг йоду/мл або 300 мг йоду/мл 10-12 мл 7-10 мл Цервікальна мієлографія (латеральна цервікальна ін'єкція) 240 мг йоду/мл або 300 мг йоду/мл 6-10 мл 6-8 мл КТ цистернографія (люмбальна ін'єкція) 240 мг йоду/мл 4-12 мл Для мінімізації можливих побічних реакцій загальне дозування йоду не повинно перевищувати 3 г. Введення у порожнини тіла Артрографія 240 мг йоду/мл або 5-20 мл 300 мг йоду/мл або 5-15 мл 350 мг йоду/мл 5-10 мл ЕРХПГ/ЕРПГ 240 мг йоду/мл 20-50 мл Герніографія 240 мг йоду/мл 50 мл Доза залежить від розміру грижі Гістеросальпінгографія 240 мг йоду/мл або 300 мг йоду/мл 15-50 мл 15-25 мл Сіалографія 240 мг йоду/мл або 300 мг йоду/мл 0,5-2 мл 0,5-2 мл Дослідження шлунково-кишкового тракту Перорально: Дорослі: 350 мг йоду/мл індивідуально Діти: - стравохід 300 мг йоду/мл або 2 -4 мл/кг маси тіла Максимальне дозування 50 мл 350 мг йоду/мл 2-4 мл/кг маси тіла Максимальне дозування 50 мл Недоношені діти: 350 мг йоду/мл 2-4 мл/кг маси тіла Ректально: Діти: Розведення водою до 100-150 мг йоду/мл 5-10 мл/кг маси тіла Приклад: розведіть Омніпак® 240 мг йоду/мл, 300 мг йоду/мл або 350 мг йоду/мл водою 1:1 або 1:2 Комп'ютерна томографія Перорально: Дорослі: Розвести водою до ~ 6 мг йоду/мл 800-2000 мл розведеного розчину протягом одного періоду часу Приклад: розведіть Омніпак® 300 мг йоду/мл або 350 мг йоду/мл водою 1:50 Діти: Розвести водою до ~ 6 мг йоду/мл 15-20 мл/кг маси тіла розведеного розчину Ректально: Діти: Розвести водою до ~ 6 мг йоду/мл Індивідуально ПередозуванняПередозування малоймовірне у пацієнтів з нормальною функцією нирок. У разі використання високих доз препарату великий вплив на нирки має тривалість дослідження (період напіввиведення препарату приблизно дорівнює 2 годинам). Специфічного антидоту не існує, лікування симптоматичне, можливе проведення гемодіалізу.Запобіжні заходи та особливі вказівкиПідготовка хворого та процедура введення препарату Перед застосуванням контрастного засобу необхідно отримати точну інформацію про пацієнта, включаючи лабораторні дані (у тому числі вміст креатиніну в сироватці крові, електрокардіограму, алергію в анамнезі та наявність вагітності). Перед дослідженням у пацієнта слід усунути порушення водно-електролітного балансу та забезпечити достатнє надходження рідини та електролітів. Це особливо стосується пацієнтів з множинною мієломою, цукровим діабетом, поліурією або подагрою, а також новонароджених, дітей до року та пацієнтів похилого віку. За 2 години до процедури пацієнт повинен припинити їжу. Не рекомендується проводити попереднє тестування індивідуальної чутливості з використанням малих доз препарату з огляду на ризик виникнення тяжких реакцій гіперчутливості. Пацієнтам, які відчувають страх очікування перед процедурою, потрібна премедикація седативними засобами. Ризик розвитку важких побічних реакцій на Омніпак невеликий. Однак, всі йодовмісні контрастні засоби можуть викликати анафілактоїдні реакції або інші прояви гіперчутливості. З цієї причини слід заздалегідь передбачити послідовність лікувальних заходів у разі їх виникнення та мати необхідні препарати та обладнання для надання негайної медичної допомоги. Рекомендується завжди встановлювати канюлю або катетер для забезпечення швидкого внутрішньовенного доступу протягом усієї процедури рентгенографії. Слід використовувати для введення Омніпаку окремі шприц та голку і не змішувати його з іншими лікарськими засобами. У порівнянні з іонними препаратами, неіонні рентгеноконтрастні засоби менше впливають in vitro на систему коагуляції крові. При виконанні ангіографічних досліджень слід ретельно дотримуватися їх методики і часто промивати катетери (наприклад, 0,9% розчином хлориду натрію з додаванням гепарину) для мінімізації ризику тромбозів та емболій, пов'язаних з втручанням. Введення йодовмісних рентгеноконтрастних засобів може посилювати симптоми міастенії гравіс. Всі контрастні засоби, що містять йод, спотворюють результати радіоізотопних досліджень щитовидної залози (йодзв'язуюча здатність тканини щитовидної залози залишається зниженою протягом 2-х тижнів після введення). Високі концентрації контрастного засобу в плазмі або сечі можуть впливати на результати біохімічних тестів щодо визначення концентрації білірубіну, білків або неорганічних речовин (наприклад, заліза, міді, кальцію та фосфатів). Тому такі аналізи не слід виконувати в день дослідження. Хворим на цукровий діабет, який приймає метформін, перед внутрішньосудинним введенням йодовмісних рентгеноконтрастних засобів необхідна відміна препарату протягом не менше 48 годин до і протягом 48 годин після проведення процедури. В екстрених випадках, коли функція нирок невідома, лікар повинен оцінити співвідношення ризику/користування застосуванням контрастного засобу: припинити застосування метформіну, провести гідратацію, контролювати функцію нирок, стежити за появою початкових ознак молочнокислого ацидозу. Заходи щодо профілактики побічних реакцій: Ідентифікація пацієнтів, які належать до групи підвищеного ризику. Забезпечення адекватної гідратації пацієнта за необхідності шляхом постійної внутрішньовенної інфузії, розпочатої до моменту введення препарату і триває до його виведення нирками. Запобігання додатковому навантаженню на нирки, що виникає при застосуванні нефротоксичних препаратів, лікарських засобів для перорального прийому при проведенні холецистографії, перетисканні ниркових артерій, ангіопластики ниркових артерій або великих хірургічних операціях до виведення контрастного засобу з організму. Повторні рентгеноконтрастні дослідження повинні виконуватися не раніше моменту, коли функція нирок відновиться до початкового рівня. У пацієнтів з порушенням функції нирок та печінки значно може бути знижений кліренс препарату. Хворим на гемодіалізі можна вводити рентгеноконтрастні засоби за умови проведення діалізу відразу після обстеження. Інтратекальне введення: Після мієлографії пацієнт повинен протягом 1 години перебувати в горизонтальному положенні з піднятими на 20° головою та грудьми. Після цього пацієнт може обережно ходити, але не повинен нахилятися. Якщо пацієнт залишається в ліжку, то протягом 6 годин його голова та груди повинні залишатися піднесеними. При підозрі на низький судомний поріг пацієнт у період часу повинен залишатися під наглядом лікаря. Амбулаторних пацієнтів не можна залишати без спостереження у перші 24 години після введення рентгеноконтрастного засобу. Вплив на здатність до керування автотранспортом та управління механізмами Не рекомендується керувати автотранспортом або працювати з іншими механізмами протягом перших 24 годин після інтратекального введення контрастних засобів.Умови відпустки з аптекЗа рецептомВідео на цю тему
7 504,00 грн
1 911,00 грн
Склад, форма випуску та упаковкаРозчин - 1 мл: Активна речовина Омніпак® 350 мг йоду/мл: йогексол 755 мг; допоміжні речовини: трометамол 1,21 мг, натрію кальцію едетат 0,10 мг, хлористоводнева кислота 5 М розчин до pH 6,8-7,6 скільки потреб, вода для ін'єкцій до 1,00 мл. По 20 мл у безбарвний скляний флакон (Євр. Фарм., тип I), закупорений пробкою з хлорбутилової гуми і обжатий алюмінієвим ковпачком, зверху закритий пластмасовою кришечкою, що клацає. 25 флаконів по 20 мл разом з інструкцією із застосування поміщають у картонну пачку. По 50, 100, 200 або 500 мл у флакон з поліпропілену PPM R021, закупорений пробкою з хлорбутилової гуми і закритий поліпропіленовою кришкою, що нагвинчується, забезпеченої знизу кільцем, що забезпечує контроль першого розтину, і зверху кільцем. На флаконі об'ємом 50 мл, 100 мл, 200 мл і 500 мл є етикетка, нижня частина якої використовується для підвішування флакона. По 10 поліпропіленових флаконів разом з інструкцією із застосування поміщають у картонну пачку.Опис лікарської формиПрозорий, безбарвний або трохи жовтуватий розчин.Фармакотерапевтична групаРентгеноконтрастний засіб.ФармакокінетикаМайже 100 відсотків введеного внутрішньовенно йогексолу виділяється у незміненому вигляді через нормально функціонуючі нирки протягом 24 годин. Максимальна концентрація йогексолу в сечі визначається приблизно через 1 годину після ін'єкції. Період напіввиведення препарату у пацієнтів із нормальною функцією нирок становить близько 2 годин. Не виявлено метаболітів препарату. Зв'язування йогексолу з білками плазми невелике (менше 2%) та не має клінічного значення.ФармакодинамікаФізико-хімічні властивості: Йогексол - неіонний, мономерний, трийодований, водорозчинний рентгеноконтрастний засіб. pH препарату 6,8 – 7,6. Осмоляльність та в'язкість Омніпаку® наведено нижче: Концентрація Осмоляльність * (Осм/кг Н2О) 37°С В'язкість (мПа*с) 20°С 37°С 240 мг йоду/мл 0,51 5,6 3,3 300 мг йоду/мл 0,64 11,6 6,1 350 мг йоду/мл 0,78 23,3 10,6 Йогексол - неіонний низькоосмолярний йодовмісний рентгеноконтрастний препарат. Час досягнення максимальної рентгеноконтрастності при звичайній мієлографії – до 30 хв (через 1 год уже не візуалізується). При комп'ютерній томографії візуалізація розмаїття в грудному відділі можлива протягом 1 год, шийному відділі - близько 2 год, базальних цистернах - 3-4 год. безпосередньо після запровадження.Показання до застосуванняОмніпак® призначений лише для діагностичних цілей. Рентгеноконтрастний засіб для використання у дітей та дорослих, призначений для виконання кардіоангіографії, артеріографії, урографії, флебографії та контрастного посилення при комп'ютерній томографії (КТ); люмбальної, торакальної та цервікальної мієлографії, КТ-цистернографії після субарахноїдального введення; артрографії, ендоскопічної ретроградної панкреатографії (ЕРПГ), ендоскопічної ретроградної холангіопанкреатографії (ЕРХПГ), гістеросальпінгографії, герніографії, сіалографії та досліджень шлунково-кишкового тракту.Протипоказання до застосуванняПідвищена чутливість до активного компонента або будь-якої допоміжної речовини. Виражений тиреотоксикоз. При використанні неіонних рентгеноконтрастних засобів слід дотримуватися обережності: при наявності в анамнезі алергії, астми або інших небажаних реакцій на рентгеноконтрастні засоби, що містять йод. Рекомендується премедикація кортикостероїдами чи антигістамінними лікарськими препаратами; при дослідженні пацієнтів з тяжкими серцево-судинними захворюваннями та легеневою гіпертензією, через ризик розвитку порушень гемодинаміки або аритмій; при дослідженні пацієнтів з гострою церебральною патологією, пухлинами або епілепсією в анамнезі, через схильність даної категорії пацієнтів до судом. Ризик розвитку судом та неврологічних реакцій також підвищений у пацієнтів, які страждають на алкоголізм або наркотичну залежність; при дослідженні пацієнтів з тяжкими поєднаними порушеннями функції печінки та нирок, оскільки у них значно знижено кліренс рентгеноконтрастних засобів; для запобігання розвитку гострої ниркової недостатності після введення рентгеноконтрастних засобів слід приділяти особливу увагу пацієнтам групи підвищеного ризику з порушенням функції нирок та цукровим діабетом, а також пацієнтам з парапротеїнемією (мієломатозом та макроглобулінемією Вальденстрему); при дослідженні пацієнтів із гіпертиреозом. У пацієнтів з багатовузловим зобом після введення йодовмісних рентгеноконтрастних засобів існує ризик розвитку гіпертиреозу. При введенні рентгеноконтрастних засобів недоношеним дітям слід враховувати можливість розвитку минущого гіпертиреозу; при дослідженні пацієнтів з гіповолемією необхідно забезпечити адекватну гідратацію, принаймні 100 мл щогодини протягом 4-х годин до дослідження та 24 годин після дослідження; при дослідженні пацієнтів з множинною мієломою, цукровим діабетом, порушенням функції нирок, новонароджених, дітей до року та ожилих пацієнтів необхідно проведення адекватної гідратації до та після введення рентгеноконтрастного засобу. Хворим на цукровий діабет, який приймає метформін, перед внутрішньосудинним введенням йодовмісних рентгеноконтрастних засобів необхідна відміна препарату протягом не менше 48 годин до і протягом 48 годин після проведення процедури. В екстрених випадках, коли функція нирок невідома, лікар повинен оцінити співвідношення ризику/користування застосуванням контрастного засобу: припинити застосування метформіну, провести гідратацію, контролювати функцію нирок, стежити за появою початкових ознак молочнокислого ацидозу.Вагітність та лактаціяПрепарат не слід застосовувати у вагітних, за винятком тих випадків, коли передбачувана користь для матері від його застосування переважує потенційний ризик для плода, і подібне дослідження призначається лікарем через необхідність. Контрастні засоби незначною мірою екскретуються у грудне молоко. Тому ймовірність заподіяння шкоди дитині під час годування груддю є малоймовірною. Однак при необхідності введення препарату слід припинити годування груддю перед введенням препарату та не відновлювати щонайменше протягом 24 годин після дослідження. Гістеросальпінгографію не слід проводити у вагітних жінок та за наявності гострого тазового перитоніту.Побічна діяЗагальні побічні реакції (при всіх показаннях до застосування йодовмісних рентгеноконтрастних засобів). Нижче наводяться можливі загальні побічні ефекти, пов'язані із застосуванням неіонних мономерів. Побічні ефекти, специфічні для того чи іншого способу введення, дивись у відповідних розділах. Реакції гіперчутливості можуть виникати незалежно від дози та способу введення, легкі симптоми можуть бути провісниками серйозної анафілактоїдної реакції/шоку. В цьому випадку введення рентгеноконтрастного засобу має бути негайно припинено і при необхідності розпочато внутрішньосудинне введення специфічних терапевтичних засобів. Після введення йодовмісного рентгеноконтрастного засобу часто спостерігається незначне транзиторне підвищення концентрації креатиніну в сироватці крові, можливий розвиток контраст-індукованої нефропатії. Йодизм або йодна свинка - рідкісна реакція на введення йодовмісних рентгеноконтрастних засобів, що виражається у збільшенні та болючості слинних залоз після дослідження тривалістю до 10 діб. Наведені значення частоти виникнення небажаних реакцій ґрунтуються на первинній клінічній документації та даних опублікованих досліджень, у яких брало участь понад 90000 пацієнтів. Частота небажаних явищ класифікується так: дуже часто (≥1/10), часто (≥1/100 до Порушення з боку імунної системи: - Рідко: реакції гіперчутливості (у тому числі задишка, висипання, еритема, кропив'янка, свербіж, шкірні реакції, васкуліт, ангіоневротичний набряк, набряк гортані, ларингоспазм, бронхоспазм або некардіогенний набряк легенів). Реакції можуть виникати одразу після ін'єкції або через кілька днів; Невідомо: анафілактична/анафілактоїдна реакція, анафілактичний/анафілактоїдний шок. Порушення з боку нервової системи: - Рідко: головний біль; Дуже рідко: дисгевзія (транзиторне відчуття "металевого" присмаку у ротовій порожнині); Невідомо: непритомність. Порушення з боку серцево-судинної системи: - Рідко: брадикардія. Судинні порушення - дуже рідко: підвищення артеріального тиску, зниження артеріального тиску. Порушення з боку шлунково-кишкового тракту: - Нечасто: нудота; Рідко: блювання; Дуже рідко: діарея, біль/почуття дискомфорту в животі; Невідомо: збільшення слинних залоз. Загальні розлади та порушення у місці введення - Часто: відчуття жару; Рідко: гарячка; Дуже рідко: озноб. Травми, інтоксикації та ускладнення маніпуляцій - Невідомо: йодизм. Внутрішньосудинне введення (внутрішньоартеріально та внутрішньовенно) Будь ласка, прочитайте розділ "Загальні побічні реакції". Нижче описані ті небажані реакції, які виникають при внутрішньосудинному введенні неіонних мономерних рентгеноконтрастних засобів. Характер небажаних реакцій, що виникають при внутрішньоартеріальному введенні, залежить від місця ін'єкції та введеної дози. Селективна ангіографія та інші процедури, у яких високі концентрації рентгеноконтрастного засобу досягають конкретного органу, можуть супроводжуватися розвитком ускладнень у цьому органі. Порушення з боку імунної системи Невідомо: важкі шкірні реакції у вигляді пустул або булл. Ендокринні порушення - Невідомо: тиреотоксикоз, транзиторний гіпотиреоз. Порушення психіки – Невідомо: сплутаність свідомості. Порушення з боку нервової системи: - Рідко: запаморочення; Дуже рідко: судоми, порушення свідомості, енцефалопатія, ступор, порушення в сенсорній сфері (зокрема гіпестезія), парестезія, тремор; Невідомо: транзиторна рухова дисфункція (зокрема порушення мови, афазія, дизартрія), транзиторна втрата пам'яті, дезорієнтація, кома та ретроградна амнезія. Порушення органу зору - Невідомо: транзиторна кортикальна сліпота. Порушення з боку органу слуху та рівноваги - Невідомо: транзиторна втрата слуху. Порушення з боку серцево-судинної системи: - Рідко: аритмія (у тому числі брадикардія, тахікардія); Дуже рідко: інфаркт міокарда; Невідомо: тяжкі ускладнення (зокрема зупинка серця, зупинка серця та дихання), спазм коронарних артерій, біль у грудній клітці. Судинні порушення - дуже рідко: "припливи"; Невідомо: шок, спазм артерій, ішемія, тромбофлебіт та тромбоз. Порушення з боку дихальної системи та середостіння - Рідко: кашель; Дуже рідко: задишка, некардіогенний набряк легень; Невідомо: тяжкі симптоми та ознаки респіраторних порушень, бронхоспазм, ларингоспазм, напад бронхіальної астми. Порушення з боку шлунково-кишкового тракту: - Рідко: діарея; Невідомо: загострення панкреатиту, гострий панкреатит. Порушення з боку шкіри та підшкірної клітковини - Невідомо: бульозний дерматит, синдром Стівенса-Джонсона, токсичний епідермальний некроліз, лікарський висип, що супроводжується еозинофілією та загальними симптомами, загострення псоріазу. Порушення з боку скелетно-м'язової та сполучної тканини - Невідомо: артралгія. Порушення з боку нирок та сечових шляхів: - Рідко: порушення функції нирок, включаючи гостру ниркову недостатність. Загальні порушення та реакції у місці ін'єкції: - Часто: відчуття жару; Нечасто: біль та дискомфорт; Рідко: астенічне стан (наприклад, нездужання, стомлюваність). Невідомо: реакції у місці введення (у тому числі екстравазація), біль у спині. Інтратекальне введення Будь ласка, прочитайте розділ "Загальні побічні реакції". Нижче описані ті небажані реакції, які виникають при інтратекальному введенні неіонних мономерних рентгеноконтрастних речовин. При інтратекальному введенні небажані реакції можуть бути через кілька годин або навіть днів після проведення діагностичної процедури. Частота небажаних реакцій така сама, як після люмбальної пункції. Головний біль, нудота, блювання або запаморочення можуть бути значною мірою обумовлені зниженням тиску в субарахноїдальному просторі внаслідок витоку ліквору через пункційний отвір. Для мінімізації зниження тиску слід уникати видалення занадто великої кількості цереброспінальної рідини. Порушення психіки – Невідомо: сплутаність свідомості. Порушення з боку нервової системи - Дуже часто: головний біль (може бути тяжким та тривалим); Нечасто: асептичний менінгіт (включаючи хімічний менінгіт); Рідко: судоми, запаморочення; Невідомо: відхилення на електроенцефалограмі, менінгізм, транзиторна енцефалопатія, включаючи тимчасову втрату пам'яті, кому, ступор та ретроградну амнезію, рухову дисфункцію (у тому числі порушення мови, афазія, дизартрія), парестезію, гіпостезію та гіпотезу. Порушення з боку органу зору – невідомо: транзиторна кортикальна сліпота, світлобоязнь. Порушення з боку органу слуху та рівноваги - Невідомо: транзиторна втрата слуху. Порушення з боку травної системи: - Часто: нудота, блювання. Порушення з боку опорно-рухового апарату та сполучної тканини - Рідко: біль у шиї, біль у спині; Невідомо: м'язові спазми; Загальні порушення та реакції у місці ін'єкції; Рідко: біль у кінцівках; Невідомо: реакції у місці введення препарату. Внутрішньопорожнинне введення Будь ласка, прочитайте розділ "Загальні побічні реакції". Нижче описані ті небажані реакції, які виникають при внутрішньопорожнинному введенні неіонних мономерних рентгеноконтрастних речовин. Ендоскопічна ретроградна холангіопанкреатографія (ЕРХПГ) Порушення з боку травної системи: - Часто: панкреатит, підвищення концентрації амілази в крові. Пероральне введення Порушення з боку травної системи - Дуже часто: діарея; Часто: нудота, блювання; Нечасто: біль у животі. Гістеросальпінгографія (ГСГ) Порушення з боку травної системи - Дуже часто: біль унизу живота. Артрографія Порушення з боку опорно-рухового апарату та сполучної тканини - Невідомо: артрит. Загальні порушення та реакції у місці ін'єкції - Дуже часто: біль. Герніографія Загальні порушення та реакції у місці ін'єкції - Невідомо: біль після процедури. Опис деяких небажаних реакцій Повідомлялося про тромбоемболічні ускладнення при контрастній кардіоангіографії та ангіографії церебральних, ниркових та периферичних артерій. Введення рентгеноконтрастного засобу могло сприяти розвитку цих ускладнень. Описано випадки кардіологічних ускладнень, включаючи гострий інфаркт міокарда, під час або після коронарографії з рентгеноконтрастним посиленням. У пацієнтів похилого віку або за наявності тяжкого захворювання коронарних артерій, нестабільної стенокардії та дисфункції лівого шлуночка ризик кардіологічних ускладнень підвищений. У дуже рідкісних випадках рентгеноконтрастний засіб може проходити через гематоенцефалічний бар'єр у кору головного мозку, що може призводити до виникнення транзиторних неврологічних реакцій, зокрема, судом, транзиторних рухових або сенсорних порушень, сплутаності свідомості, втрати пам'яті та енце. При анафілактоїдній реакції та шоці може розвиватися виражена артеріальна гіпотензія та пов'язані з нею гіпоксична енцефалопатія, ниркова та печінкова недостатність. У деяких випадках при екстравазації рентгеноконтрастного засобу виникають локальні болі та набряк, але ці симптоми вирішуються без наслідків. Описано випадки запалення, тканинного некрозу та виникнення компартмент-синдрому. Застосування у педіатрії Повідомлялося про випадки транзиторного гіпотиреозу у дітей, у тому числі у недоношених та новонароджених, після введення йодовмісних рентгеноконтрастних засобів. Недоношені діти особливо чутливі до ефектів йоду. Повідомлялося про випадок транзиторного гіпотиреозу у недоношеної дитини. Матері цієї дитини повторно вводили Омніпак. Необхідна адекватна регідратація до та після введення рентгеноконтрастного засобу, це особливо важливо для дітей раннього віку. Нефротоксичні препарати слід відмінити. Знижена гломерулярна фільтрація, характерна для дітей раннього віку, може призводити до уповільненого виведення рентгеноконтрастних речовин.Взаємодія з лікарськими засобамиПри використанні одночасно з антипсихотичними засобами, анальгетиками та антидепресантами Омніпак® може знижувати судомний поріг, збільшуючи ризик розвитку побічних реакцій. Використання Омніпаку® у хворих на діабетичну нефропатію, які приймають бігуаніди (метформін), може призводити до минущого порушення функції нирок та розвитку молочнокислого ацидозу. Як запобіжний засіб необхідно припинити прийом бігуанідів за 48 год до дослідження і відновити після повної стабілізації функції нирок. Пацієнти, які приймали менш ніж за 2 тижні до дослідження інтерлейкін-2, схильні до підвищеної частоти відстрочених побічних реакцій (грипоподібні стани або реакції шкіри). У пацієнтів, які приймають бета-адреноблокатори, прояви анафілаксії при застосуванні йогексолу можуть бути атиповими та помилково прийматися за вакусні реакції.Спосіб застосування та дозиЗагальні відомості Препарат призначений для внутрішньосудинного (внутрішньоартеріального, внутрішньовенного), інтратекального введення, внутрішньопорожнинного введення, перорального прийому та ректального введення. Як усі препарати для парентерального введення, Омніпак® перед використанням повинен бути оглянутий візуально щодо відсутності нерозчинних частинок, змін кольору та порушень цілісності упаковки. Омніпак слід набирати в шприц безпосередньо перед застосуванням. Невикористані залишки препарату для подальшого застосування не допускаються. Додаткові інструкції щодо використання автоінжектора Флакони з рентгеноконтрастним засобом місткістю 500 мл слід використовувати лише разом із відповідним автоінжектором. При цьому виконується одноразовий прокол корка флакона. Вихідна трубка автоінжектора змінюється після кожного пацієнта. Невикористаний препарат, що залишився у флаконі та сполучних трубках, знищується наприкінці робочого дня. При необхідності можуть бути використані флакони меншого об'єму. При роботі з автоінжектором необхідно виконувати інструкції щодо його застосування. Не слід змішувати Омніпак з іншими лікарськими засобами (необхідно використовувати окремі шприц та голку). Протягом 30 хвилин після закінчення процедури здійснюють лікарський контроль пацієнта, т.к. більшість побічних реакцій виникає у цей період. Інтратекальне введення Після мієлографії пацієнт повинен протягом 1 години перебувати в горизонтальному положенні з піднятими на 20° головою та грудьми. Після цього пацієнт може обережно ходити, але не повинен нахилятися. Якщо пацієнт залишається в ліжку, то протягом 6 годин його голова та груди повинні залишатися піднесеними. При підозрі на низький судомний поріг пацієнт у період часу повинен залишатися під наглядом лікаря. Амбулаторних пацієнтів не можна залишати без спостереження у перші 24 години після введення рентгеноконтрастного засобу. Дозування препарату залежить від виду дослідження, віку та маси тіла пацієнта, стану гемодинаміки, загального стану здоров'я, а також застосовуваної методики та техніки виконання дослідження. Зазвичай застосовують ті ж концентрації йоду та обсяги введення препарату, як і при використанні інших сучасних йодовмісних рентгеноконтрастних засобів. Рекомендований режим дозування наведено в таблиці нижче: Показання/обстеження Концентрація Об `єм Примітки Внутрішньовенне введення Урографія Дорослі: 300 мг йоду/мл або 350 мг йоду/мл 40-80 мл 40-80 мл В окремих випадках можна застосовувати понад 80 мл Діти (масою тіла < 7 кг) 240 мг йоду/мл або 300 мг йоду/мл 4 мл/кг 3 мл/кг Діти (масою тіла > 7 кг) 240 мг йоду/мл або 300 мг йоду/мл 3 мл/кг 2 мл/кг макс. 40 мл Флебографія (нижні кінцівки) 240 мг йоду/мл або 300 мг йоду/мл 20-100 мл на ногу Цифрова субтракційна ангіографія 300 мг йоду/мл або 20-60 мл на 1 ін'єкцію 350 мг йоду/мл 20-60 мл на 1 ін'єкцію Комп'ютерна томографія Дорослі: 240 мг йоду/мл або 300 мг йоду/мл або 350 мг йоду/мл 100-250 мл 100-200 мл 100-150 мл Загальна кількість йоду зазвичай 30-60 г Діти: 240 мг йоду/мл або 2-3 мл на кг ваги не більше 40 мл У поодиноких випадках можна застосовувати до 100 мл на дитину, але не більше 300 мг йоду/мл 1-3 мл на кг ваги не більше 40 мл Внутрішньоартеріальне (в/а) введення Артеріографія Дуга аорти 300 мг йоду/мл 30-40 мл на 1 ін'єкцію Об'єм ін'єкції залежить від місця ін'єкції Селективна церебральна артеріографія 300 мг йоду/мл 5-10 мл на 1 ін'єкцію Аортографія 350 мг йоду/мл 40-60 мл на 1ін'єкцію Феморальна артеріографія 300 мг йоду/мл або 350 мг йоду/мл 30-50 мл на 1ін'єкцію Інші 300 мг йоду/мл залежить від типу дослідження Кардіоангіографія Дорослі: Лівий шлуночок та корінь аорти 350 мг йоду/мл 30-60 мл на 1ін'єкцію Селективна коронарографія 350 мг йоду/мл 4-8 мл на 1 ін'єкцію Діти: 300 мг йоду/мл або 350 мг йоду/мл залежно від віку, ваги та патології макс. 8 мл/кг Цифрова субтракційна ангіографія 240 мг йоду/мл або 1-15 мл на 1 ін'єкцію Залежно від місця ін'єкції іноді можна застосовувати великі обсяги до 30 мл. 300 мг йоду/мл 1-15 мл на 1 ін'єкцію Інтратекальне введення Люмбальна та торакальна мієлографії (люмбальна ін'єкція) 240 мг йоду/мл 8-12 мл Цервікальна мієлографія (люмбальна ін'єкція) 240 мг йоду/мл або 300 мг йоду/мл 10-12 мл 7-10 мл Цервікальна мієлографія (латеральна цервікальна ін'єкція) 240 мг йоду/мл або 300 мг йоду/мл 6-10 мл 6-8 мл КТ цистернографія (люмбальна ін'єкція) 240 мг йоду/мл 4-12 мл Для мінімізації можливих побічних реакцій загальне дозування йоду не повинно перевищувати 3 г. Введення у порожнини тіла Артрографія 240 мг йоду/мл або 5-20 мл 300 мг йоду/мл або 5-15 мл 350 мг йоду/мл 5-10 мл ЕРХПГ/ЕРПГ 240 мг йоду/мл 20-50 мл Герніографія 240 мг йоду/мл 50 мл Доза залежить від розміру грижі Гістеросальпінгографія 240 мг йоду/мл або 300 мг йоду/мл 15-50 мл 15-25 мл Сіалографія 240 мг йоду/мл або 300 мг йоду/мл 0,5-2 мл 0,5-2 мл Дослідження шлунково-кишкового тракту Перорально: Дорослі: 350 мг йоду/мл індивідуально Діти: - стравохід 300 мг йоду/мл або 2 -4 мл/кг маси тіла Максимальне дозування 50 мл 350 мг йоду/мл 2-4 мл/кг маси тіла Максимальне дозування 50 мл Недоношені діти: 350 мг йоду/мл 2-4 мл/кг маси тіла Ректально: Діти: Розведення водою до 100-150 мг йоду/мл 5-10 мл/кг маси тіла Приклад: розведіть Омніпак® 240 мг йоду/мл, 300 мг йоду/мл або 350 мг йоду/мл водою 1:1 або 1:2 Комп'ютерна томографія Перорально: Дорослі: Розвести водою до ~ 6 мг йоду/мл 800-2000 мл розведеного розчину протягом одного періоду часу Приклад: розведіть Омніпак® 300 мг йоду/мл або 350 мг йоду/мл водою 1:50 Діти: Розвести водою до ~ 6 мг йоду/мл 15-20 мл/кг маси тіла розведеного розчину Ректально: Діти: Розвести водою до ~ 6 мг йоду/мл Індивідуально ПередозуванняПередозування малоймовірне у пацієнтів з нормальною функцією нирок. У разі використання високих доз препарату великий вплив на нирки має тривалість дослідження (період напіввиведення препарату приблизно дорівнює 2 годинам). Специфічного антидоту не існує, лікування симптоматичне, можливе проведення гемодіалізу.Запобіжні заходи та особливі вказівкиПідготовка хворого та процедура введення препарату Перед застосуванням контрастного засобу необхідно отримати точну інформацію про пацієнта, включаючи лабораторні дані (у тому числі вміст креатиніну в сироватці крові, електрокардіограму, алергію в анамнезі та наявність вагітності). Перед дослідженням у пацієнта слід усунути порушення водно-електролітного балансу та забезпечити достатнє надходження рідини та електролітів. Це особливо стосується пацієнтів з множинною мієломою, цукровим діабетом, поліурією або подагрою, а також новонароджених, дітей до року та пацієнтів похилого віку. За 2 години до процедури пацієнт повинен припинити їжу. Не рекомендується проводити попереднє тестування індивідуальної чутливості з використанням малих доз препарату з огляду на ризик виникнення тяжких реакцій гіперчутливості. Пацієнтам, які відчувають страх очікування перед процедурою, потрібна премедикація седативними засобами. Ризик розвитку важких побічних реакцій на Омніпак невеликий. Однак, всі йодовмісні контрастні засоби можуть викликати анафілактоїдні реакції або інші прояви гіперчутливості. З цієї причини слід заздалегідь передбачити послідовність лікувальних заходів у разі їх виникнення та мати необхідні препарати та обладнання для надання негайної медичної допомоги. Рекомендується завжди встановлювати канюлю або катетер для забезпечення швидкого внутрішньовенного доступу протягом усієї процедури рентгенографії. Слід використовувати для введення Омніпаку окремі шприц та голку і не змішувати його з іншими лікарськими засобами. У порівнянні з іонними препаратами, неіонні рентгеноконтрастні засоби менше впливають in vitro на систему коагуляції крові. При виконанні ангіографічних досліджень слід ретельно дотримуватися їх методики і часто промивати катетери (наприклад, 0,9% розчином хлориду натрію з додаванням гепарину) для мінімізації ризику тромбозів та емболій, пов'язаних з втручанням. Введення йодовмісних рентгеноконтрастних засобів може посилювати симптоми міастенії гравіс. Всі контрастні засоби, що містять йод, спотворюють результати радіоізотопних досліджень щитовидної залози (йодзв'язуюча здатність тканини щитовидної залози залишається зниженою протягом 2-х тижнів після введення). Високі концентрації контрастного засобу в плазмі або сечі можуть впливати на результати біохімічних тестів щодо визначення концентрації білірубіну, білків або неорганічних речовин (наприклад, заліза, міді, кальцію та фосфатів). Тому такі аналізи не слід виконувати в день дослідження. Хворим на цукровий діабет, який приймає метформін, перед внутрішньосудинним введенням йодовмісних рентгеноконтрастних засобів необхідна відміна препарату протягом не менше 48 годин до і протягом 48 годин після проведення процедури. В екстрених випадках, коли функція нирок невідома, лікар повинен оцінити співвідношення ризику/користування застосуванням контрастного засобу: припинити застосування метформіну, провести гідратацію, контролювати функцію нирок, стежити за появою початкових ознак молочнокислого ацидозу. Заходи щодо профілактики побічних реакцій: Ідентифікація пацієнтів, які належать до групи підвищеного ризику. Забезпечення адекватної гідратації пацієнта за необхідності шляхом постійної внутрішньовенної інфузії, розпочатої до моменту введення препарату і триває до його виведення нирками. Запобігання додатковому навантаженню на нирки, що виникає при застосуванні нефротоксичних препаратів, лікарських засобів для перорального прийому при проведенні холецистографії, перетисканні ниркових артерій, ангіопластики ниркових артерій або великих хірургічних операціях до виведення контрастного засобу з організму. Повторні рентгеноконтрастні дослідження повинні виконуватися не раніше моменту, коли функція нирок відновиться до початкового рівня. У пацієнтів з порушенням функції нирок та печінки значно може бути знижений кліренс препарату. Хворим на гемодіалізі можна вводити рентгеноконтрастні засоби за умови проведення діалізу відразу після обстеження. Інтратекальне введення: Після мієлографії пацієнт повинен протягом 1 години перебувати в горизонтальному положенні з піднятими на 20° головою та грудьми. Після цього пацієнт може обережно ходити, але не повинен нахилятися. Якщо пацієнт залишається в ліжку, то протягом 6 годин його голова та груди повинні залишатися піднесеними. При підозрі на низький судомний поріг пацієнт у період часу повинен залишатися під наглядом лікаря. Амбулаторних пацієнтів не можна залишати без спостереження у перші 24 години після введення рентгеноконтрастного засобу. Вплив на здатність до керування автотранспортом та управління механізмами Не рекомендується керувати автотранспортом або працювати з іншими механізмами протягом перших 24 годин після інтратекального введення контрастних засобів.Умови відпустки з аптекЗа рецептом
2 122,00 грн
670,00 грн
Склад, форма випуску та упаковкаРозчин для підшкірного введення - 1 мл/1 картридж: Активні речовини: соматропін -6.7 мг/10 мг (30 МО); Допоміжні речовини: натрію гідрофосфату гептагідрат - 1.7 мг, натрію дигідрофосфату дигідрат - 1.35 мг, полоксамер - 3 мг, фенол (консервант) - 4.5 мг, гліцин - 27.75 мг, фосфорна кислота - qs до н2. до рН6.2±0.2, вода для д/і - до 1.5 мл. 1.5 мл - картриджі (1) - упаковки контурні пластикові (1) - картонні пачки.Опис лікарської формиРозчин для підшкірного введення прозорий або слабо опалесцентний, безбарвний.Фармакотерапевтична групаРекомбінантний соматотропний гормон.ФармакокінетикаВсмоктування Після підшкірного введення біодоступність соматропіну становить приблизно 80% як у здорових осіб, так і у хворих з дефіцитом гормону росту. При підшкірному введенні препарату Омнітроп у дозі 5 мг здоровим добровольцям, Смах соматропіну в плазмі та Тmах становили, відповідно, 72±28 мкг/л та 4±2 год. Виведення Середній T1/2 соматропіну після внутрішньовенного введення дорослим пацієнтам з дефіцитом гормону росту становить близько 0.4 год. Проте після підшкірного введення Т1/2 препарату досягає 3 год. Окремі групи пацієнтів Абсолютна біодоступність соматропіну після підшкірного введення не відрізняється у чоловіків та жінок. Немає даних про вплив на фармакокінетичні параметри соматропіну віку, раси, порушення печінки, нирок або серця.ФармакодинамікаСоматропін надає виражений вплив на метаболізм жирів, білків та вуглеводів. У дітей з дефіцитом гормону росту соматропін стимулює ріст кісток скелета у довжину, впливаючи на пластинки епіфіза трубчастих кісток. І у дорослих, і у дітей соматропін сприяє нормалізації структури тіла за допомогою збільшення м'язової маси та зниження жирової маси тіла. Особливо чутлива до дії соматропіну вісцеральна жирова тканина. Крім посилення ліполізу, соматропін знижує надходження тригліцеридів у жирові відкладення організму. Під дією соматропіну підвищується концентрація інсуліноподібного фактора росту I (ІРФ-I) і білка, що його зв'язує (ІРФ-СБ3, інсуліноподібного фактора росту зв'язуючий білок). Обмін жирів Соматропін активує рецептори ліпопротеїдів низької щільності (ЛПНГ) у печінці та змінює профіль ліпідів та ліпопротеїдів у крові. Загалом, призначення соматропіну хворим на дефіцит гормону росту призводить до зниження в крові ЛПНГ та аполіпопротеїду В. Також спостерігається зниження концентрації холестерину. Обмін вуглеводів Соматропін підвищує вивільнення інсуліну, але концентрація глюкози натще зазвичай не змінюється. У дітей з гіпопітуїтаризмом можливий розвиток гіпоглікемії натще. Цей стан оборотний при введенні соматропіну. Водно-мінеральний обмін Дефіцит гормону росту асоціюється зі зменшенням обсягу плазми та позаклітинної рідини. Призначення соматропіну призводить до швидкого збільшення обох параметрів. Соматропін сприяє затримці натрію, калію та фосфору. Метаболізм кісткової тканини Соматропін стимулює кістковий метаболізм. Тривале лікування соматропіном дітей з дефіцитом гормону росту та остеопорозом призводить до нормалізації мінерального складу та щільності кісток. Фізична активність Тривала замісна терапія соматропіном призводить до збільшення м'язової сили та фізичної витривалості. Підвищується також серцевий викид, хоча механізм цієї дії остаточно не зрозумілий. Зниження периферичного судинного опору, можливо, частково пояснює цю дію соматропіну.Показання до застосуванняДіти при затримці зростання: внаслідок недостатньої секреції гормону росту; при синдромі Шерешевського-Тернер; при синдромі Прадера-Віллі (СПВ); при хронічній нирковій недостатності (ХНН) при зниженні функції нирок на понад 50%; у дітей, народжених із низькими для даного гестаційного віку показниками зростання. У дорослих як замісна терапія при підтвердженому вираженому вродженому або набутому дефіциті гормону росту.Протипоказання до застосуваннязлоякісні новоутворення; ургентні стани (в т.ч. стан після операцій на серці, черевної порожнини, гостра дихальна недостатність); стимуляція зростання у пацієнтів із закритими епіфізарними зонами зростання; вагітність; період годування груддю (на час лікування необхідно відмовитися від грудного вигодовування); період новонародженості (в т.ч. недоношені діти) у зв'язку з наявністю у складі бензилового спирту; підвищена чутливість до будь-якого компонента препарату. З обережністю: цукровий діабет, черепно-мозкова гіпертензія, супутня терапія кортикостероїдів, гіпотиреоз (у т.ч. при проведенні замісної терапії гормонами щитовидної залози).Вагітність та лактаціяПротипоказаний при вагітності та лактації (на час лікування необхідно відмовитися від грудного вигодовування). Застосовується у дітей за показаннями. Протипоказаний у період новонародженості (в.т. числі недоношених дітей) у зв'язку з наявністю у складі бензилового спирту.Побічна діяНижче представлені зведені дані про небажані реакції, зазначені у відповідності до системно-органної класифікації (MedDRA) та класифікації ВООЗ за частотою народження: дуже часто (≥1/10); часто (≥1/100, Особливістю пацієнтів із недостатністю гормону росту є дефіцит обсягу позаклітинної рідини. При призначенні соматропіну цей дефіцит швидко усувається. У дорослих пацієнтів часто спостерігаються побічні реакції, пов'язані із затримкою рідини, такі як периферичні набряки, ригідність кінцівок, артралгія, міалгія та парестезія. Як правило, вираженість даних реакцій варіює від помірного до середнього ступеня, вони розвиваються в перші місяці лікування та проходять спонтанно або при зниженні дози. Імовірність цих реакцій залежить від дози препарату, віку пацієнта і, ймовірно, необоротно пов'язане з віком у разі недостатності гормону росту. Діти ці побічні ефекти невідомі. Доброякісні, злоякісні та неуточнені новоутворення: дуже рідко – лейкоз. У дітей у дуже рідкісних випадках відзначалися випадки лейкозу з недостатністю гормону росту при лікуванні соматотропіном, однак було виявлено, що ця частота схожа на таку у дітей з нормальною концентрацією гормону росту. З боку імунної системи: часто – формування антитіл до соматропіну. При призначенні соматропіну приблизно у 1% пацієнтів виробляють антитіла до нього. Зв'язувальна здатність цих антитіл мала і клінічних проявів такого вироблення антитіл не відзначалося. З боку ендокринної системи: рідко – цукровий діабет 2 типу. З боку нервової системи: часто – парестезія (у дорослих); нечасто – синдром зап'ясткового каналу (у дорослих), парестезія (у дітей); рідко – доброякісна внутрішньочерепна гіпертензія. З боку скелетно-м'язової та сполучної тканини: часто – ригідність кінцівок, артралгія, міалгія (у дорослих); нечасто – ригідність кінцівок, артралгія, міалгія (у дітей). Загальні розлади та порушення у місці введення: часто – периферичний набряк (у дорослих); транзиторні шкірні реакції у місці введення (у дітей); нечасто – периферичний набряк (у дітей).Взаємодія з лікарськими засобамиРезультати дослідження лікарської взаємодії у дорослих пацієнтів з недостатністю гормону росту припускають, що призначення соматропіну збільшує кліренс лікарських засобів, що метаболізуються мікросомальними ізоферментами цитохрому Р450 в печінці, особливо тих, що метаболізуються ізоферментом 3А4 – статевих гормонів, глюкокортику призводити до зниження їх концентрації у плазмі. Клінічна значимість цього впливу поки що не визначена. ГКС пригнічують стимулюючу дію соматропіну на процеси зростання. На ефективність препарату (стосовно кінцевого зростання) також може впливати супутня терапія іншими гормонами, наприклад, гонадотропіном, анаболическими стероїдами, естрогенами та гормонами щитовидної залози.Спосіб застосування та дозиСоматропін вводять підшкірно, повільно, 1 раз на добу, зазвичай на ніч. Слід змінювати місця ін'єкцій для профілактики розвитку ліпоатрофії. Дози підбирають індивідуально з урахуванням виразності дефіциту гормону росту, маси чи площі поверхні тіла, ефективності у процесі терапії. Діти При недостатній секреції гормону росту рекомендується доза 0.025-0.035 мг/кг/добу або 0.7-1 мг/м2 / добу. Лікування починають якомога більш ранньому віці і продовжують до статевого дозрівання та/або до закриття зон росту кісток. Можливе припинення лікування при досягненні бажаного результату. При синдромі Шерешевського-Тернера рекомендується доза 0.045-0.05 мг/кг/добу або 1.4 мг/м2 / добу. При синдромі Прадера-Віллі для збільшення росту та поліпшення композиції тіла у дітей рекомендована доза становить 0.035 мг/кг/добу або 1 мг/м2 / добу. Денна доза препарату має перевищувати 2.7 мг. Лікування не повинно призначатися дітям, які мають збільшення у зростанні менше 1 см на рік і практично закритими епіфізарними зонами зростання кісток. При ХНН у дітей, що супроводжується затримкою росту, рекомендується доза 0.045-0.05 мг/кг/добу. При недостатній динаміці росту можуть знадобитися вищі дози препарату. Перегляд оптимальної дози можливий через 6 місяців. При порушенні зростання у дітей, народжених з низькими для даного гестаційного віку показниками зростання, рекомендується доза 0.035 мг/кг/добу або 1 мг/м2 / добу до моменту досягнення бажаного зростання. Лікування має бути припинено, якщо після першого року терапії препаратом збільшення росту не перевищує 1 см. Терапія також повинна бути припинена, якщо збільшення в зростанні не перевищує 2 см на рік і на підставі стану епіфізарних зон зростання, при необхідності, підтверджено, що кістковий вік >14 років (для дівчат) або >16 років (для хлопчиків). Таблиця 1. Дози препарату, що рекомендуються для дітей. Показання мг/кг маси тіла/добу мг/м 2 поверхні тіла/добу Дефіцит гормону росту 0.025-0.035 0.7-1 Синдром Прадера-Віллі 0.035 1 Синдром Шерешевського-Тернера 0.045-0.05 1.4 ХНН 0.045-0.05 1.4 Діти з низьким зростанням при народженні 0.035 1 Дорослі У дорослих з вираженим дефіцитом гормону росту замісну терапію рекомендується починати з низьких доз - 0.15-0.3 мг на добу з подальшим її поступовим збільшенням залежно від концентрації ІРФ-І у сироватці крові. Цей показник повинен знаходитись у межах 2 відхилень від середнього для даного віку. У пацієнтів з нормальною вихідною концентрацією ІРФ-I доза препарату повинна підбиратися таким чином, щоб значення ІРФ-I знаходилися на верхній межі норми, не виходячи за межі 2 стандартних відхилень від середнього. Підтримуюча доза підбирається індивідуально, але не перевищує, як правило, 1 мг на добу, що відповідає 3 МО на добу. Літнім пацієнтам рекомендуються нижчі дози.ПередозуванняВипадки передозування невідомі. Симптоми: гостре передозування може спричинити спочатку гіпоглікемію, а потім гіперглікемію. При тривалому передозуванні можуть спостерігатися ознаки та симптоми, характерні для надлишку людського гормону росту (розвиток акромегалії та/або гігантизму, а також розвиток гіпотиреозу, зниження концентрації кортизолу у сироватці крові). Лікування: відміна препарату, симптоматична терапія.Запобіжні заходи та особливі вказівкиСоматропін може спричинити стан інсулінорезистентності, а в деяких пацієнтів – гіперглікемію, тому попередньо слід виявити наявність непереносимості глюкози. У поодиноких випадках при призначенні соматропіну може розвинутись цукровий діабет 2 типу, однак у переважній більшості цих випадків у пацієнтів були фактори ризику, такі як ожиріння (включаючи ожиріння при СПВ), сімейний анамнез, прийом кортикостероїдів або порушення толерантності до глюкози, що було раніше. У пацієнтів з цукровим діабетом, що вже є, при призначенні соматропіну може знадобитися корекція дози гіпоглікемічних препаратів. При лікуванні соматропіном було виявлено посилене перетворення тироксину (Т4) на трийодтиронін (Т3), що може спричинити зниження концентрації T4 та підвищення концентрації Т3 у плазмі. У здорових добровольців, як правило, концентрації тиреоїдних гормонів у крові залишалися в межах норми. Вплив соматропіну на концентрацію тиреоїдних гормонів може мати клінічну значущість у пацієнтів із центральним субклінічним гіпотиреозом, у яких потенційно може розвинутись гіпотиреоз. З іншого боку, у пацієнтів, які отримують тироксин як замісну гормональну терапію, може розвинутись гіпертиреоз. Виходячи з цього, рекомендується контролювати функцію щитовидної залози після початку терапії соматропіном, а також при кожній зміні його дози. Зазначалося, що соматропін знижує концентрацію кортизолу в плазмі, можливо шляхом впливу на білки-переносники або збільшення печінкового кліренсу. Клінічна значущість даних спостережень може бути обмежена, проте замісна глюкокортикостероїдна терапія перед призначенням Омнітропа повинна бути оптимізована. При недостатності гормону росту, що виникла після протипухлинної терапії, слід звернути увагу на можливі ознаки рецидивування злоякісного новоутворення. У пацієнтів із ендокринними порушеннями, у т.ч. дефіцитом гормону росту, зміщення епіфізів стегнової кістки може спостерігатися частіше, ніж у загальній популяції. Виявлення кульгавості на фоні терапії соматропіном потребує клінічного обстеження та ретельного спостереження. У разі появи тяжкого або рецидивуючого головного болю, порушень зору, нудоти та/або блювання, рекомендується проведення фундоскопії з метою діагностики можливого набряку диска зорового нерва. При підтвердженні діагнозу слід оцінити наявність доброякісної внутрішньочерепної гіпертензії та при необхідності відмінити прийом препарату. На сьогодні немає чітких вказівок щодо схеми застосування гормону росту у пацієнтів із коригованою внутрішньочерепною гіпертензією. Проте досвід клінічного застосування свідчить, що відновлення лікування соматропіном у багатьох випадках не призводить до рецидиву внутрішньочерепної гіпертензії. Якщо застосування гормону росту було відновлено, необхідно ретельне спостереження за можливою появою симптомів внутрішньочерепної гіпертензії. Досвід застосування у осіб віком від 60 років обмежений. У пацієнтів із СПВ лікування має бути обов'язково пов'язане з обмеженою за калорійністю дієтою. Відзначалися повідомлення про летальні випадки, пов'язані із застосуванням гормону росту у дітей із СПВ, що мають, як мінімум, один із наступних факторів ризику: ожиріння тяжкого ступеня, дихальну недостатність в анамнезі, нічне апное або неідентифіковану інфекцію дихальних шляхів. Пацієнти із СПВ за наявності одного або більше з перерахованих факторів можуть мати більший ризик. Пацієнти з СПВ повинні бути обстежені для виявлення обструкції верхніх дихальних шляхів, нічного апное та респіраторних інфекцій перед початком застосування соматропіну. При виявленні обструкції верхніх дихальних шляхів, її необхідно кваліфіковано усунути перед початком застосування соматропіну. Діагностику нічного апное проводять перед початком застосування препарату за допомогою затверджених методів, таких як полісомнографія або нічна оксиметрія, та при появі підозри на цей синдром слід проводити ретельне спостереження. Якщо під час лікування соматропіном спостерігаються ознаки обструкції верхніх дихальних шляхів (включаючи появу або посилення хропіння), лікування слід перервати та провести позапланове отоларингологічне обстеження. Усі пацієнти з СПВ повинні спостерігатися щодо нічного апное, і, за підозрою нього, їх стан має контролюватись. Крім того, у всіх пацієнтів із СПВ слід відслідковувати появу респіраторних інфекцій, діагностувати їх якомога раніше та проводити масивну протимікробну терапію. Усі пацієнти із СПВ повинні активно стежити за своєю масою тіла як перед застосуванням соматропіну, так і під час нього. Сколіоз - часто при СПВ, він може прогресувати у будь-якої дитини при швидкому зростанні організму. Тому під час лікування соматропіном необхідно стежити за можливими ознаками сколіозу. Незважаючи на це застосування гормону росту не збільшує ймовірність розвитку або вираженість сколіозу. Досвід тривалого застосування у дорослих та пацієнтів із СПВ обмежений. У дітей та підлітків з дефіцитом росту та малою вагою для гестаційного віку при народженні (МВГВ) перед початком терапії соматропіном слід оцінити інші причини недостатності росту та можливість використання інших методів лікування. У дітей та підлітків з МВГВ рекомендується вимірювати концентрацію інсуліну та глюкози крові натще перед початком терапії і далі щорічно. У пацієнтів з підвищеним ризиком розвитку цукрового діабету (сімейний анамнез цукрового діабету, ожиріння, тяжка інсулінорезистентність, акантокератодермія) слід провести тест на толерантність до глюкози. За явних симптомів цукрового діабету застосування гормону росту не допускається. У дітей та підлітків з МВГВ рекомендується вимірювати концентрацію ІРФ-I перед лікуванням та 2 рази на рік після його початку. Якщо при повторних вимірах концентрація ІРФ-I перевищує +2 стандартні відхилення щодо типових значень для даного віку та ступеня статевого розвитку, то для корекції дози соматропіну слід взяти до уваги співвідношення концентрацій ІРФ-I до ІРФ-СБ3. Досвід терапії у пацієнтів із МВГВ у період статевого дозрівання обмежений, тому розпочинати лікування у цей період не рекомендується. Досвід застосування у пацієнтів із синдромом Сільвера-Рассела також обмежений. При лікуванні дітей та підлітків з МВГВ слід мати на увазі, що при припиненні терапії до досягнення максимально можливого зростання, частина збільшення в зростанні може бути втрачена. При хронічній нирковій недостатності функціональна активність нирок перед початком терапії повинна становити менше 50% від нормальної. Для підтвердження порушення зростання необхідно відстежувати зростання динаміки протягом року, що передує терапії. У цей період призначають консервативне лікування (що включає контроль ацидозу, гіперпаратиреоз, а також статусу харчування), яке продовжують і з початком основної терапії. При трансплантації нирок лікування слід припинити. В даний час немає даних про величину збільшення росту при призначенні препарату Омнітроп пацієнтам з ХНН. Репаративні ефекти соматропіну у дорослих пацієнтів, які перебувають у критичному стані внаслідок ускладнень після операцій на відкритому серці та черевній порожнині, множинних випадкових травмах, а також гострої дихальної недостатності оцінювалися у двох плацебо-контрольованих дослідженнях. Смертність у пацієнтів, яким призначали 5.3 мг або 8 мг соматропіну на добу, виявилася вищою, ніж у групі плацебо (42% та 19%, відповідно). Відповідно до цих результатів, переліченим групам пацієнтів слід призначати соматропін. Оскільки безпека призначення гормону росту у пацієнтів, які перебувають у гострому критичному стані, невідома, передбачувана користь від призначення має бути співвіднесена з можливим ризиком таких пацієнтів. Необхідно змінювати місця підшкірних ін'єкцій у зв'язку з можливістю розвитку ліпоатрофії. Даний препарат містить менше 1 ммоль натрію (23 мг) в 1 мл, що є дуже малою кількістю. Оскільки у складі Омнітропа присутній бензиловий спирт, його слід призначати недоношеним грудним дітям чи новонародженим, т.к. зазначений компонент може викликати токсичні та анафілактичні реакції у дітей віком до 3 років.Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковка1 мл сиропу містить активну речовину бутамірату цитрат 0,8 мг; допоміжні речовини – сорбітол 70 % (некристалізуючий) – 405,00 мг, гліцерол – 290,00 мг, сахарин натрію – 0,60 мг, бензойна кислота – 1,15 мг, ванілін – 0,60 мг, анісова олія – 0,15 мг, етанол 96% - 3,00 мкл, натрію гідроксид – 0,10 мг, очищена вода – до 1,00 мл. По 200 мл препарату у флакон темного скла III гідролітичної групи, закупорений пластмасовою кришкою з контролем першого розтину. На верхню сторону кришки нанесено схему відкривання флакона. 1 флакон разом з мірною ложкою (об'ємом 5 мл, з ризиком для об'єму 2,5 мл) та інструкцією із застосування в картонній пачці.Опис лікарської формисиропХарактеристикаСироп: прозора, безбарвна, в'язка рідина із запахом ванілі.Фармакотерапевтична групаПротикашльовий засіб, що має відхаркувальну, помірну бронходилатируючу та протизапальну дію. Бутамірату цитрат не є ні хімічно, ні фармакологічно спорідненим з алкалоїдами опію і володіє прямим впливом на кашльовий центр, покращує показники спірометрії та оксигенацію крові.ФармакокінетикаАбсорбція – висока. Після прийому внутрішньо сиропу в дозі, що містить 150 мг бутамірату цитрату максимальна концентрація в плазмі основного метаболіту (2-фенілмасляної кислоти) спостерігається через 1.5 год і становить 6.4 мкг/мл, при прийомі таблетки з модифікованим вивільненням (50 мг), відповідно ч та 1.4 мкг/мл. Період напіввиведення для сиропу – 6 год, для таблеток – 13 год. Немає кумулятивного ефекту. Бутамірату цитрат швидко гідролізується в плазмі в 2-фенілмасляну кислоту і діетіламіноетоксіетанол. Обидва ці метаболіти, що мають також протикашльову дію, значною мірою пов'язуються з білками плазми, що пояснює їх тривале перебування в плазмі. Надалі головний метаболіт 2-фенілмасляна кислота окислюється до 14С-р-гідрокси-2-фенілмасляної кислоти. Всі три метаболіти виводяться нирками,причому кислі метаболіти в основному пов'язані з глюкуроновою кислотою.Клінічна фармакологіяпротикашльовий засіб центральної діїПоказання до застосуванняСухий кашель будь-якої етіології (при застудних захворюваннях, грипі, кашлюку та інших станах). Придушення кашлю у передопераційному та післяопераційному періоді, під час проведення хірургічних втручань, бронхоскопії.Протипоказання до застосуваннягіперчутливість, вагітність (I-триместр), період лактації, дитячий вік до 3 років.Побічна діяЕкзантема, нудота, діарея, запаморочення, алергічні реакції.Взаємодія з лікарськими засобамиЯкісь лікарські взаємодії для бутамірату не описані. У період лікування препаратом не рекомендується вживати алкогольні напої, а також лікарські засоби, що пригнічують центральну нервову систему (снодійні, нейролептики, транквілізатори та інші препарати).Спосіб застосування та дозиВсередину. Сироп містить у комплекті 1 мірну ложку (об'ємом 5 мл): Діти: від 3 до 6 років (15-22 кг) - 2 мірні ложки (10 мл) 3 рази на день від 6 до 9 років (22-30 кг) - 3 мірні ложки (15 мл) 3 рази на день старше 9 років (40 кг) - 3 мірні ложки (15 мл) 4 рази на день Дорослі: - 6 мірних ложок (30 мл) 3 рази на деньПередозуванняСимптоми: нудота, блювання, сонливість, діарея, запаморочення, зниження артеріального тиску. Лікування: активоване вугілля, сольові проносні, симптоматична терапія (за показаннями).Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
271,00 грн
216,00 грн
Склад, форма випуску та упаковка1 таблетка з модифікованим вивільненням, покрита плівковою оболонкою 20 мг містить: активну речовину бутамірату цитрат 20 мг; допоміжні речовини – лактози моногідрат – 218,5 мг, гіпромелоза – 70,0 мг, тальк – 10,0 мг, магнію стеарат – 8,0 мг, кремнію діоксид колоїдний, безводний – 2,0 мг, повідон – 1,5 мг склад оболонки: гіпромелоза – 5,105 мг, тальк – 4,700 мг, етилцелюлоза – 3,140 мг, макрогол – 1,253 мг, титану діоксид – 1,041 мг, барвник сонячний захід жовтий [Е 110] (11%). 1 таблетка з модифікованим вивільненням, покрита плівковою оболонкою 50 мг містить: активну речовину бутамірату цитрат 50 мг; допоміжні речовини – лактози моногідрат – 230,5 мг, гіпромелоза – 85,0 мг, тальк – 10,0 мг, магнію стеарат – 12,0 мг, кремнію діоксид колоїдний, безводний – 6,0 мг, повідон – 1,5 мг , склад оболонки: гіпромелоза – 5,305 мг, тальк – 4,950 мг, етилцелюлоза – 3,183 мг, макрогол – 1,273 мг, титану діоксид – 1,061 мг, барвник червоний [Понсо 4R] жовтий [Е110], барвник азорубін [Е122], барвник чорний [Е151]) - 0,106 мг. Таблетки з модифікованим вивільненням, покриті плівковою оболонкою 20 мг або 50 мг. По 10 таблеток у блістер із ПВХ/АЛ. 1 блістер разом з інструкцією по застосуванню поміщають у картонну пачку. Сироп 0,8 мг/мл.Опис лікарської формиТаблетки з модифікованим вивільненням, покриті плівковою оболонкоюХарактеристикаТаблетки з модифікованим вивільненням, покриті плівковою оболонкою 20 мг: круглі, двоопуклі таблетки, покриті оболонкою від жовтого до оранжевого кольору. Таблетки з модифікованим вивільненням, покриті плівковою оболонкою 50 мг: круглі, двоопуклі таблетки, вкриті оболонкою темно-червоного кольору.Фармакотерапевтична групаПротикашльовий засіб, що має відхаркувальну, помірну бронходилатируючу та протизапальну дію. Бутамірату цитрат не є ні хімічно, ні фармакологічно спорідненим з алкалоїдами опію і володіє прямим впливом на кашльовий центр, покращує показники спірометрії та оксигенацію крові.ФармакокінетикаАбсорбція – висока. Після прийому внутрішньо сиропу в дозі, що містить 150 мг бутамірату цитрату максимальна концентрація в плазмі основного метаболіту (2-фенілмасляної кислоти) спостерігається через 1.5 год і становить 6.4 мкг/мл, при прийомі таблетки з модифікованим вивільненням (50 мг), відповідно ч та 1.4 мкг/мл. Період напіввиведення для сиропу – 6 год, для таблеток – 13 год. Немає кумулятивного ефекту. Бутамірату цитрат швидко гідролізується в плазмі в 2-фенілмасляну кислоту і діетіламіноетоксіетанол. Обидва ці метаболіти, що мають також протикашльову дію, значною мірою пов'язуються з білками плазми, що пояснює їх тривале перебування в плазмі. Надалі головний метаболіт 2-фенілмасляна кислота окислюється до 14С-р-гідрокси-2-фенілмасляної кислоти. Всі три метаболіти виводяться нирками,причому кислі метаболіти в основному пов'язані з глюкуроновою кислотою.Клінічна фармакологіяпротикашльовий засіб центральної діїПоказання до застосуванняСухий кашель будь-якої етіології (при застудних захворюваннях, грипі, кашлюку та інших станах). Придушення кашлю у передопераційному та післяопераційному періоді, під час проведення хірургічних втручань, бронхоскопії.Протипоказання до застосуваннягіперчутливість, вагітність, період лактації, дитячий вік до 6 років – таблетки 20 мг, до 18 років – таблетки 50 мг.Побічна діяЕкзантема, нудота, діарея, запаморочення, алергічні реакції.Взаємодія з лікарськими засобамиЯкісь лікарські взаємодії для бутамірату не описані. У період лікування препаратом не рекомендується вживати алкогольні напої, а також лікарські засоби, що пригнічують центральну нервову систему (снодійні, нейролептики, транквілізатори та інші препарати).Спосіб застосування та дозиВсередину. Таблетки приймають перед їжею, не розжовуючи. Пігулки 20 мг Діти: від 6 до 12 років - 1 таблетка 2 рази на день старше 12 років - 1 таблетка 3 рази на день Дорослі: - 2 таблетки 2-3 рази на день Пігулки 50 мг Дорослі: - 1 таблетка кожні 8-12 годинПередозуванняСимптоми: нудота, блювання, сонливість, діарея, запаморочення, зниження артеріального тиску. Лікування: активоване вугілля, сольові проносні, симптоматична терапія (за показаннями).Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
487,00 грн
Склад, форма випуску та упаковка1 таблетка з модифікованим вивільненням, покрита плівковою оболонкою 20 мг містить: активну речовину бутамірату цитрат 20 мг; допоміжні речовини – лактози моногідрат – 218,5 мг, гіпромелоза – 70,0 мг, тальк – 10,0 мг, магнію стеарат – 8,0 мг, кремнію діоксид колоїдний, безводний – 2,0 мг, повідон – 1,5 мг склад оболонки: гіпромелоза – 5,105 мг, тальк – 4,700 мг, етилцелюлоза – 3,140 мг, макрогол – 1,253 мг, титану діоксид – 1,041 мг, барвник сонячний захід жовтий [Е 110] (11%). 1 таблетка з модифікованим вивільненням, покрита плівковою оболонкою 50 мг містить: активну речовину бутамірату цитрат 50 мг; допоміжні речовини – лактози моногідрат – 230,5 мг, гіпромелоза – 85,0 мг, тальк – 10,0 мг, магнію стеарат – 12,0 мг, кремнію діоксид колоїдний, безводний – 6,0 мг, повідон – 1,5 мг , склад оболонки: гіпромелоза – 5,305 мг, тальк – 4,950 мг, етилцелюлоза – 3,183 мг, макрогол – 1,273 мг, титану діоксид – 1,061 мг, барвник червоний [Понсо 4R] жовтий [Е110], барвник азорубін [Е122], барвник чорний [Е151]) - 0,106 мг. Таблетки з модифікованим вивільненням, покриті плівковою оболонкою 20 мг або 50 мг. По 10 таблеток у блістер із ПВХ/АЛ. 1 блістер разом з інструкцією по застосуванню поміщають у картонну пачку. Сироп 0,8 мг/мл.Опис лікарської формиТаблетки з модифікованим вивільненням, покриті плівковою оболонкоюХарактеристикаТаблетки з модифікованим вивільненням, покриті плівковою оболонкою 20 мг: круглі, двоопуклі таблетки, покриті оболонкою від жовтого до оранжевого кольору. Таблетки з модифікованим вивільненням, покриті плівковою оболонкою 50 мг: круглі, двоопуклі таблетки, вкриті оболонкою темно-червоного кольору.Фармакотерапевтична групаПротикашльовий засіб, що має відхаркувальну, помірну бронходилатируючу та протизапальну дію. Бутамірату цитрат не є ні хімічно, ні фармакологічно спорідненим з алкалоїдами опію і володіє прямим впливом на кашльовий центр, покращує показники спірометрії та оксигенацію крові.ФармакокінетикаАбсорбція – висока. Після прийому внутрішньо сиропу в дозі, що містить 150 мг бутамірату цитрату максимальна концентрація в плазмі основного метаболіту (2-фенілмасляної кислоти) спостерігається через 1.5 год і становить 6.4 мкг/мл, при прийомі таблетки з модифікованим вивільненням (50 мг), відповідно ч та 1.4 мкг/мл. Період напіввиведення для сиропу – 6 год, для таблеток – 13 год. Немає кумулятивного ефекту. Бутамірату цитрат швидко гідролізується в плазмі в 2-фенілмасляну кислоту і діетіламіноетоксіетанол. Обидва ці метаболіти, що мають також протикашльову дію, значною мірою пов'язуються з білками плазми, що пояснює їх тривале перебування в плазмі. Надалі головний метаболіт 2-фенілмасляна кислота окислюється до 14С-р-гідрокси-2-фенілмасляної кислоти. Всі три метаболіти виводяться нирками,причому кислі метаболіти в основному пов'язані з глюкуроновою кислотою.Клінічна фармакологіяпротикашльовий засіб центральної діїПоказання до застосуванняСухий кашель будь-якої етіології (при застудних захворюваннях, грипі, кашлюку та інших станах). Придушення кашлю у передопераційному та післяопераційному періоді, під час проведення хірургічних втручань, бронхоскопії.Протипоказання до застосуваннягіперчутливість, вагітність, період лактації, дитячий вік до 6 років – таблетки 20 мг, до 18 років – таблетки 50 мг.Побічна діяЕкзантема, нудота, діарея, запаморочення, алергічні реакції.Взаємодія з лікарськими засобамиЯкісь лікарські взаємодії для бутамірату не описані. У період лікування препаратом не рекомендується вживати алкогольні напої, а також лікарські засоби, що пригнічують центральну нервову систему (снодійні, нейролептики, транквілізатори та інші препарати).Спосіб застосування та дозиВсередину. Таблетки приймають перед їжею, не розжовуючи. Пігулки 20 мг Діти: від 6 до 12 років - 1 таблетка 2 рази на день старше 12 років - 1 таблетка 3 рази на день Дорослі: - 2 таблетки 2-3 рази на день Пігулки 50 мг Дорослі: - 1 таблетка кожні 8-12 годинПередозуванняСимптоми: нудота, блювання, сонливість, діарея, запаморочення, зниження артеріального тиску. Лікування: активоване вугілля, сольові проносні, симптоматична терапія (за показаннями).Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаКраплі – 1 мл. Діюча речовина: бутамірату цитрат – 5,0 мг; допоміжні речовини: сорбітол 70% (некристалізується), гліцерол, сахарінат натрію, бензойна кислота, ванілін, спирт етиловий 96%, натрію гідроксид, вода очищена. По 20 мл препарату у флакон темного (бурштинового) скла, з крапельницею-дозатором з поліетилену низької щільності, закупорений кришкою з поліетилену з контролем першого розтину. По 1 флакону разом з інструкцією з медичного застосування лікарського засобу в пачку з картону.Опис лікарської формиПрозорий безбарвний або з жовтуватим відтінком розчин з характерним запахом.Фармакотерапевтична групаПротикашльовий засіб центральної дії.ФармакокінетикаВсмоктування Бутамірат швидко і повністю всмоктується при прийомі внутрішньо і гідролізується в 2-фенілмасляну кислоту і діетіламіноетоксіетанол. Вплив одночасного прийому їжі на процеси не вивчався. Вміст 2-фенілмасляної кислоти та діетиламіноетоксіетанолу в плазмі повністю пропорційно в діапазоні доз 22,5 - 90 мг. Розподіл Бутамірат має об'єм розподілу між 81 і 112 л (з огляду на масу тіла в кг), а також високий рівень зв'язування з білками плазми. 2-фенілмасляна кислота має високий рівень зв'язування з білками плазми в діапазоні доз 22,5 - 90 мг, маючи середнє значення 89,3 - 91,6%. Діетиламіноетоксіетанол певною мірою зв'язується з білками плазми крові, середні значення варіюють від 28,8% до 45,7%. Немає даних про проникнення бутамірату через плацентарний бар'єр та його виділення з грудним молоком. Метаболізм Гідроліз бутамірату відбувається швидко, концентрації метаболітів виявляються через 5 хв. На підставі даних досліджень, вважається, що ці метаболіти також мають протикашльову активність, проте немає клінічних даних про метаболізм діетіламіноетоксиетанолу. 2-фенілмасляна кислота піддається подальшому частковому метаболізму гідроксилюванням в параположенні. Виведення Через 24 години після прийому препарату основні метаболіти (77%) складаються з кон'югованої 2-фенілмасляної кислоти та парагідрокси-2-фенілмасляної кислоти. Виведення 2-фенілмасляної кислоти, діетиламіноетоксіетанолу та п-гідрокси-2-фенілмасляної кислоти здійснюється переважно з сечею. Рівень кон'югату 2-фенілмасляної кислоти у сечі значно перевищує його рівень у плазмі. Бутамірат визначається у сечі протягом 48 годин після прийому препарату внутрішньо. Кількість бутамірату, що виділяється в сечу протягом 96 годин, відповідає 0,02 %, 0,02 %, 0,03 % та 0,03 % при дозах препарату 22,5 мг, 45 мг, 67,5 мг та 90 мг. У більшій кількості виводяться метаболіти бутамірату. Період напіввиведення бутамірату – 1,48 – 1,93 години, 2-фенілоцтової кислоти – 23,26-24,42 години, діетиламіноетоксиетанолу – 2,72 – 2,90 годин. Особливі групи пацієнтів Відсутні дані щодо зміни фармакокінетики препарату у пацієнтів з порушенням функції печінки або нирок.ФармакодинамікаБутамірат є протикашльовим засобом центральної дії. Проте точний механізм дії препарату не відомий. Бутамірату цитрат має неспецифічні антихолінергічні та бронхоспазмолітичні ефекти. Пригнічує кашель, маючи прямий вплив на кашльовий центр. Має бронходилатируючий ефект (розширює бронхи). Сприяє полегшенню дихання, покращуючи показники спірометрії (знижує опір дихальних шляхів) та оксигенації крові (насичує кров киснем). У терапевтичних дозах препарат добре переноситься.Показання до застосуванняСухий кашель будь-якої етіології (при застудних захворюваннях, грипі, кашлюку та інших станах). Придушення кашлю у передопераційному та післяопераційному періоді, під час проведення хірургічних втручань, бронхоскопії.Протипоказання до застосуванняПідвищена чутливість до компонентів препарату, дитячий вік до 2-х місяців, вагітність (I триместр), період грудного вигодовування, непереносимість фруктози (препарат містить сорбітол), одночасне застосування з відхаркувальними препаратами. З обережністю: Вагітність (II та III триместри), у пацієнтів зі схильністю до розвитку лікарської залежності, тому що препарат містить етанол, порушення функції печінки, алкоголізм, епілепсія, захворювання головного мозку, застосування у дітей до 2-х років. За наявності будь-якого з перелічених захворювань/станів/факторів ризику перед прийомом препарату необхідно проконсультуватися з лікарем.Вагітність та лактаціяНемає даних про безпеку застосування препарату при вагітності та проходження його через плацентарний бар'єр. Застосування препарату у І триместрі вагітності протипоказане. У II та III триместрах вагітності застосування препарату можливе у випадку, якщо очікувана користь для матері перевершує потенційний ризик для плода. Невідомо, чи активна речовина препарату або його метаболіти проникає в грудне молоко, тому застосування препарату в період грудного вигодовування не рекомендується.Побічна діяКласифікація частоти розвитку побічних реакцій: дуже часто (≥1/10), часто (≥1/100, З боку нервової системи: рідко – сонливість. З боку шлунково-кишкового тракту: рідко – нудота, діарея. З боку шкіри та підшкірних тканин: рідко – кропив'янка, можливий розвиток алергічних реакцій.Взаємодія з лікарськими засобамиЯкісь лікарські взаємодії для бутамірату не описані. У період лікування препаратом не рекомендується вживати алкогольні напої, а також лікарські засоби, що пригнічують центральну нервову систему (снодійні, нейролептики, транквілізатори та інші препарати). У зв'язку з тим, що бутамірат пригнічує кашльовий рефлекс, слід уникати одночасного застосування відхаркувальних засобів та муколітиків, щоб уникнути скупчення мокротиння в дихальних шляхах з ризиком розвитку бронхоспазму та інфекції дихальних шляхів.Спосіб застосування та дозиВсередину перед їдою. Дітям від 2 місяців до 1 року: по 10 крапель 4 десь у день; від 1 року до 3 років: по 15 крапель 4 десь у день; від 3 років і старше: по 25 крапель 4 десь у день. Якщо кашель зберігається більше 7 днів, слід звернутися до лікаря. Перед застосуванням препарату у дітей віком до 2 років слід проконсультуватися з лікарем.ПередозуванняСимптоми, сонливість, нудота, блювання, діарея, запаморочення та зниження артеріального тиску. Лікування: промивання шлунка; прийом активованого вугілля, підтримка життєво важливих функцій організму. Спеціального антидоту немає.Запобіжні заходи та особливі вказівкиКраплі містять як підсолоджувачі сахаринат і сорбітол, тому можуть призначатися хворим на цукровий діабет. Препарат містить невелику кількість спирту етилового 96% (2,88 мг/мл у перерахунку на етанол), менш ніж 100 мг на одну дозу. У зв'язку з наявністю у складі препарату етилового спирту з обережністю застосовувати у пацієнтів зі схильністю до розвитку лікарської залежності, із захворюваннями печінки, алкоголізмом, епілепсією, захворюваннями головного мозку, у вагітних та дітей. Препарат містить менше 1 ммоль натрію у дозі. Вплив на здатність до керування автотранспортом та управління механізмами У поодиноких випадках препарат може викликати сонливість. У разі появи сонливості не рекомендується керувати транспортними засобами та працювати з механізмами.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаКапсули - 1 капс. Активна речовина: тамсулозин гідрохлорид 400 мкг; Допоміжні речовини: целюлоза мікрокристалічна, магнію стеарат, метакрилової кислоти та етилакрилату сополімер (1:1) дисперсія; Кишковорозчинна оболонка: метакрилової кислоти та етилакрилату сополімер (1:1) дисперсія, натрію гідроксид, триацетин, тальк очищений, титану діоксид; Склад оболонки капсули: корпус - желатин, барвник закатно-жовтий, барвник червоний (Понсо 4 R), барвник діамантовий блакитний, барвник хінолін жовтий, титану діоксид; криитечка - желатин, барвник заліза оксид жовтий, барвник діамантовий блакитний, барвник азорубін, титану діоксид; Склад чорнила для напису: активоване вугілля, шелак. Капсули пролонгованої дії 400 мкг. 10 капсул у блістері з алюмінієвої фольги та ПВХ/ПВдХ: 1, 3, 10 блістерів у картонній пачці з інструкцією із застосування.Опис лікарської формиТверді желатинові капсули №2 з помаранчевим корпусом та коричневою кришечкою, з надрукованим чорним чорнилом "R" на кришечці та "TSN 400" на корпусі, вміст капсул білі або майже білі гранули.Фармакотерапевтична групаАльфа 1 – адреноблокатор.ФармакокінетикаПісля прийому препарату внутрішньо, натще в дозі 400 мкг, абсорбція тамсулозину становить більше 90% у шлунково-кишковому тракті (ЖКТ). Біодоступність препарату становить близько 100%. Після одноразового прийому внутрішньо 0,4 мг максимальна концентрація препарату в плазмі досягається через 4-5 годин при прийомі натще, і через 6-7 годин при прийомі після їди. Біодоступність препарату збільшується на 30%, а максимальна концентрація в плазмі на 40-70% при прийомі натще, у порівнянні з тими ж показниками після їди. У стані рівноважної концентрації (через 5 днів курсового прийому) максимальна концентрація тамсулозину у плазмі крові на 60-70% вища, ніж після одноразового прийому препарату. Зв'язування із білками плазми становить 94-99%. Об'єм розподілу становить 0,2 л/кг. Препарат активно метаболізується ізоферментами сімейства цитохромів Р450 (переважно ізоферментами CYP3A4 та CYP2D6) у печінці, і менш ніж 10% препарату виводяться із сечею у незміненому вигляді.Тому пригнічення цих ізоферментів (внаслідок прийому відповідних препаратів) може призвести до підвищеної концентрації тамсулозину в плазмі. Більшість тамсулозину присутня у крові у незміненому вигляді. Препарат та його метаболіти переважно виводяться із сечею (76%), з калом (21%). Період напіввиведення препарату при одноразовому прийомі лікарської форми капсули пролонгованої дії становить 14-15 годин.ФармакодинамікаОмсулозин вибірково та конкурентно блокує постсинаптичні альфа1А-адренорецептори, що знаходяться в гладкій мускулатурі передміхурової залози, шийки сечового міхура та передміхурової частини уретри, а також альфа1D-адренорецептори, що знаходяться переважно у тілі сечового міхура. Це призводить до зниження тонусу гладкої мускулатури передміхурової залози, шийки сечового міхура, передміхурової частини уретри та поліпшення функції детрузора, внаслідок чого зменшуються симптоми обструкції та подразнення, пов'язані з доброякісною гіперплазією передміхурової залози. Терапевтичний ефект зазвичай розвивається через 2 тижні після початку прийому препарату, хоча у деяких пацієнтів зменшення симптомів відзначається вже після прийому першої дози. Здатність тамсулозину впливати на альфа 1А-адренорецептори в 20 разів перевершує його здатність взаємодіяти з альфа 1B-адренорецепторами, які розташовані в гладких м'язах судин. Завдяки такій високій селективності препарат не викликає клінічно значущого зниження системного артеріального тиску (АТ) як у пацієнтів з артеріальною гіпертензією, так і у пацієнтів із нормальним вихідним АТ.Показання до застосуванняЛікування функціональних симптомів при доброякісній гіперплазії передміхурової залози.Протипоказання до застосуванняПідвищена чутливість до тамсулозину гідрохлориду або будь-якого іншого компонента препарату. Тяжка печінкова недостатність. Ортостатична гіпотензія. Дитячий вік віком до 18 років. З обережністю: тяжка ниркова недостатність (зниження кліренсу креатиніну нижче 10 мл/хв), гостра печінкова недостатність.Побічна діяПо частоті побічні ефекти було поділено такі категорії: дуже часті >=1:10; часті >=1:100 і = 1:1000 і = 1:10000 та < 1:1000; дуже рідкісні <1:10000. Порушення загального стану: рідко – астенія, біль у грудях, біль у спині; дуже рідко – зубний біль. З боку нервової системи: часто – головний біль; нечасто – запаморочення; рідко - непритомність, порушення сну (сонливість чи безсоння). З боку органів зору: дуже рідко – нечіткість зорового сприйняття; поодинокі випадки – інтраопераційна нестабільність райдужної оболонки ока (синдром вузької зіниці) під час операції з приводу катаракти у пацієнтів, що підвищує ризик ускладнень під час та після операції. З боку серцево-судинної системи: нечасто - відчуття серцебиття, ортостатична гіпотензія, тахікардія. З боку дихальної системи: рідко – інфекційні захворювання (застудні захворювання, грип та грипоподібні симптоми), фарингіт, посилення кашлю; дуже рідко – синусит, риніт. З боку травної системи: рідко – нудота, блювання, запор, діарея. З боку репродуктивної системи: нечасто – порушення еякуляції; дуже рідко – зниження лібідо, пріапізм. Алергічні реакції: нечасто – шкірний висип, свербіж; рідко – ангіоневротичний набряк, у т.ч. набряк Квінке.Взаємодія з лікарськими засобамиСпільне застосування препарату з сильними та середніми інгібіторами цитохромів Р450 (особливо з ізоферментами CYP3A4 та CYP2D6) (кетоконазол, еритроміцин, пароксетин, тербінафін та ін.) веде до деякого збільшення рівня тамсулозину у плазмі крові. In vitro на рівні печінкового метаболізму взаємодії із сальбутамолом не виявлено. При сумісному застосуванні альфа1 адреноблокаторів (у тому числі тамсулозину) та інгібіторів ФДЕ-5, можливе зниження артеріального тиску, а також існує потенційний ризик симптоматичної гіпотензії, оскільки обидва препарати мають судинорозширювальну дію. Коригування дози не потрібне при застосуванні препарату з ніфедипіном, атенололом, еналаприлом, дигоксином та теофіліном. При одночасному застосуванні з циметидином відмічено деяке підвищення концентрації тамсулозину у плазмі. Спільне застосування з фуросемідом призводить до незначного зниження всмоктування тамсулозину, що не потребує корекції дози. Існує ризик посилення гіпотензивного ефекту при спільному вживанні з анестетиками та іншими альфа1-адреноблокаторами. Диклофенак та варфарин можуть дещо збільшити швидкість елімінації тамсулозину.Спосіб застосування та дозиПрепарат приймають по 1 капсулі (400 мкг) на добу після їди в один і той же час, запиваючи достатньою кількістю води. Капсулу не рекомендується розжовувати, оскільки це може вплинути на швидкість вивільнення тамсулозину. У разі відсутності терапевтичного ефекту після 2-4 тижнів прийому препарату у дозі 400 мкг, добова доза Омсулозину може бути збільшена до 800 мкг. Перерваний курс лікування Омсулозином незалежно від добової дози (400 або 800 мкг) слід відновлювати з дози препарату 400 мкг на добу.ПередозуванняВипадків гострого передозування препарату не було. Симптоми: можливе виникнення ортостатичної гіпотензії. Лікування: кардіотропна терапія. Якщо симптоми залишаються, слід ввести об'ємозамінні розчини або судинозвужувальні препарати. Для запобігання подальшому всмоктуванню препарату можливе промивання шлунка, прийом активованого вугілля або осмотичного проносного. Для відновлення артеріального тиску та частоти серцевих скорочень (ЧСС) необхідно перевести пацієнта у горизонтальне положення. Гемодіаліз є неефективним, т.к. тамсулозин активно зв'язується із білками плазми.Запобіжні заходи та особливі вказівкиПрепарат не призначений для лікування гіпертензії. При сумісному прийомі Омсулозину з альфа1-адреноблокаторами в поодиноких випадках можливий розвиток ортостатичної гіпотензії (постуральна гіпотензія, запаморочення), що призводить до непритомності. При перших ознаках ортостатичної гіпотензії (запаморочення, слабкість), пацієнт повинен сісти або лягти і залишатися в цьому положенні доти, поки перераховані вище ознаки не зникнуть. Перед початком застосування Омсулозину необхідно уточнити діагноз та виключити захворювання з аналогічними симптомами. Також пацієнтам необхідно проходити регулярні обстеження (включаючи визначення концентрації специфічного простатичного антигену (ПСА), якщо необхідно) та після лікування. При оперативних втручаннях щодо катаракти, на фоні прийому препарату можливий розвиток синдрому інтраопераційної нестабільності райдужної оболонки ока (синдром вузької зіниці), що необхідно враховувати хірургу для передопераційної підготовки пацієнта та при проведенні операції. Пацієнтам з легким або помірним ступенем порушення функції печінки, а також пацієнтам з нирковою недостатністю коригування дози не потрібне. У пацієнтів похилого віку можлива підвищена чутливість до дії препарату. Перед прийомом препарату пацієнт повинен повідомити про можливість виникнення приапізму, оскільки цей стан може призвести до імпотенції без належного лікування. Вплив на здатність до керування автотранспортом та управління механізмами У період лікування препаратом необхідно дотримуватись обережності при керуванні транспортними засобами та іншими потенційно небезпечними видами діяльності.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаКапсули з порошком для інгаляцій - 1 капс. активна речовина: індакатерола малеат – 194/389 мкг (відповідає 150/300 мкг індакатеролу); допоміжна речовина: лактози моногідрат – 24,806/24,611 мг; оболонка: желатин – 49/49 мг; чорнило чорне (для капсул 150 мг): шеллак (Е904); барвник заліза оксид чорний (Е172); вода очищена; пропіленгліколь (Е1520); чорнило синє (для капсул 300 мг): шеллак (Е904); барвник заліза оксид чорний (Е172); вода очищена; пропіленгліколь (Е1520); барвник діамантовий блакитний (Е133) алюмінієвий лак; титану діоксид (Е171). Капсули із порошком для інгаляцій, 150 мкг, 300 мкг. 10 капс. у блістері. По 1, 3 чи 9 бл. разом із пристроєм для інгаляцій – Бризхалером® – у картонній пачці.Опис лікарської формиКапсули 150 мкг: тверді желатинові капсули №3 з прозорими безбарвними кришечкою та корпусом, з маркуванням ? під чорною смугою на кришечці та написом «IDL 150» чорним чорнилом над чорною смугою на корпусі. Капсули 300 мкг: тверді желатинові капсули №3 з прозорими безбарвними кришечкою та корпусом, з маркуванням ? під синьою смугою на кришечці та написом «IDL 300» синім чорнилом над синьою смугою на корпусі. Вміст капсули: білий або майже білий порошок.Фармакотерапевтична групаБронходилатируюча, бета2-адреноміметична.ФармакокінетикаАбсорбція. Після одноразової або повторної інгаляції середнє Tmax індакатеролу в сироватці крові становить близько 15 хв. Системна експозиція індакатеролу зростає при підвищенні дози (в діапазоні від 150 до 600 мкг) та має дозозалежний характер. Після одноразової інгаляції абсолютна біодоступність індакатеролу становить близько 43%. Системна експозиція є результатом всмоктування препарату в легенях та кишечнику. Концентрація індакатеролу у сироватці крові підвищується при повторному застосуванні препарату. Css досягається через 12-15 днів застосування препарату. При інгаляції препарату 1 раз на добу (у дозах від 75 до 600 мкг) протягом 14 днів коефіцієнт кумуляції індакатеролу, оцінений за експозицією препарату на 1-й та 14-й (або 15-й) дні (AUC протягом 24 годин). AUC0-24) становить від 2,9 до 3,8. Розподіл. Після внутрішньовенного введення Vd індакатеролу становив 2,361-2,557 л, що вказує на значний розподіл препарату. Зв'язок із білками сироватки та плазми крові людини становить 94,1–95,3% та 95,1–96,2% відповідно. Метаболізм. При пероральному прийомі міченого радіоактивним ізотопом індакатеролу незмінений індакатерол є основним компонентом сироватки і становить приблизно 1/3 загальної AUC0-24, пов'язаної з препаратом. З метаболітів препарату в сироватці крові найбільшою мірою визначається гідроксильоване похідне індакатеролу. Далі переважають фенольні — О-глюкуронід індакатеролу та гідроксильованого індакатеролу. Пізніше виявляються діастереомери гідроксильованого похідного, N-глюкуронід індакатеролу та C- та N-дезалкільовані продукти. УДФ-ГТ (UGT1A1) є єдиним ізоферментом, що метаболізує індакатерол до фенольного О-глюкуроніду. Гідроксилювання індакатеролу переважно відбувається за допомогою ізоферменту CYP3A4. Також встановлено, що індакатерол є субстратом для мембранного переносника молекул P-gp,однак має низький афінітет. Елімінація. Кількість незміненого індакатеролу, що екскретується із сечею, становить менше 2% від дози. Нирковий кліренс індакатеролу становить у середньому 0,46-1,2 л/год. Враховуючи, що сироватковий кліренс індакатеролу становить 18,8-23,3 л/год, очевидно, що виведення препарату через нирки незначне (приблизно 2-5% системного кліренсу). При пероральному прийомі індакатерол виводився в основному через кишечник (90% від дози): у незміненому вигляді (54% від дози) та у вигляді гідроксильованих метаболітів (23% від дози). Концентрація індакатеролу в сироватці крові знижується ступінчасто з середнім кінцевим T1/2 в діапазоні від 45,5 до 126 год. стану (12-15 днів). Особливі групи пацієнтів Вік, стать та маса тіла не впливають на фармакокінетику індакатеролу у пацієнтів з ХОЗЛ. Вплив расової приналежності на фармакокінетичні параметри індакатеролу є малоймовірним. Досвід застосування препарату в осіб негроїдної раси обмежений. Порушення функції печінки. Фармакокінетика індакатеролу (AUC, Cmax, ступінь зв'язування з білками) суттєво не змінювалася у пацієнтів з легкими та помірними порушеннями функції печінки. Застосування препарату у пацієнтів із тяжкими порушеннями функції печінки не вивчалось. Порушення функції нирок. Оскільки індакатерол виводиться нирками незначною мірою, фармакокінетика препарату у пацієнтів із порушеннями функції нирок не вивчалась.ФармакодинамікаІндакатерол є селективним агоністом бета2-адренорецепторів тривалої дії (протягом 24 годин) при одноразовому прийомі. Фармакологічна дія агоністів бета2-адренорецепторів, включаючи індакатерол, пов'язана зі стимуляцією внутрішньоклітинної аденілатциклази, ферменту, який каталізує перетворення АТФ на циклічний 3',5'-АМФ (цАМФ). Підвищення вмісту цАМФ призводить до розслаблення гладкої мускулатури бронхів. Індакатерол є майже повним агоністом бета2-адренорецепторів; стимулююча дія препарату на бета2-адренорецептори в 24 рази сильніша, ніж на бета1-адренорецептори, і в 20 разів сильніша, ніж на бета3-адренорецептори. Після інгаляції препарат чинить швидку та тривалу бронходилатируючу дію. Індакатерол забезпечує стійке значуще покращення функції легень (підвищення ОФВ за першу секунду - ОФВ1) протягом 24 год. Препарат характеризується швидким початком дії (протягом 5 хв після інгаляції), який можна порівняти з ефектом сальбутамолу, короткодіючого агоніста бета2-адренорецепторів. Максимальна дія індакатеролу відзначається через 2-4 години після інгаляції. У пацієнтів, які отримували індакатерол протягом 1 року, не відмічався розвиток тахіфілаксії до бронходилатуючої дії препарату. При застосуванні індакатеролу не було виявлено залежності бронходилатуючої дії від часу інгаляції протягом доби (вранці або ввечері). Індакатерол знижує динамічну та статичну гіперінфляцію (підвищення обсягів легень наприкінці спонтанного видиху) у пацієнтів із середньоважкою та тяжкою ХОЗЛ. При застосуванні препарату відзначається статистично значуще підвищення ємності вдиху та ОФВ1, зменшення задишки, покращення переносимості фізичних навантажень. Також спостерігається достовірне зниження ризику загострень ХОЗЛ (збільшення часу до наступного загострення), зменшення потреби в інгаляційних агоністах бета2-адренорецепторів короткої дії та покращення якості життя пацієнтів (оцінка за допомогою сертифікованого опитувальника шпиталю Святого Георгія).Показання до застосуванняТривала підтримуюча терапія порушень бронхіальної прохідності у пацієнтів із хронічною обструктивною хворобою легень.Протипоказання до застосуванняпідвищена чутливість до індакатеролу або до будь-якого з компонентів препарату; непереносимість лактози, дефіцит лактази або глюкозогалактозна мальабсорбція (препарат містить лактозу); вагітність; період грудного вигодовування; вік до 18 років (ефективність та безпека не встановлені). З обережністю: супутні серцево-судинні порушення (ішемічна хвороба серця, гострий інфаркт міокарда, аритмія, артеріальна гіпертензія); судомні розлади; тиреотоксикоз; цукровий діабет; синдром вродженого подовження інтервалу QT; одночасне застосування ЛЗ, що подовжують інтервал QT (антиаритмічні препарати ІА та ІІІ класів, трициклічні та тетрациклічні антидепресанти, нейролептики, макроліди, протигрибкові препарати, похідні імідазолу, деякі антигістамінні, в т.ч. астемізол, терфенадин, ебастин, групи барбітуратів; неадекватна відповідь на дію агоністів бета2-адренорецепторів в анамнезі.Вагітність та лактаціяБезпека застосування індакатеролу при вагітності не встановлена. Препарат при вагітності протипоказаний. При застосуванні індакатеролу у тварин (у дозах, еквівалентних терапевтичним дозам у людей) не було виявлено жодної репродуктивної токсичності. Індакатерол може застосовуватися під час вагітності лише в тому випадку, якщо ймовірна користь для матері перевищує потенційний ризик для плода. Як і інші агоністи бета2-адренорецепторів, індакатерол може уповільнювати процес пологів унаслідок токолітичної дії (релаксуюча дія на гладку мускулатуру матки). Невідомо, чи проникає індакатерол у грудне молоко у людей. Оскільки при застосуванні у тварин індакатерол виділявся із грудним молоком, не можна виключити несприятливий вплив препарату на дитину при грудному вигодовуванні у людей. При необхідності застосування препарату годування грудним молоком слід припинити.Побічна діяПри применении препарата в терапевтических дозах наиболее часто отмечались следующие нежелательные явления (НЯ): назофарингит, инфекции верхних дыхательных путей, кашель, головная боль и мышечные спазмы. Большинство вышеназванных НЯ были легкой или средней степени выраженности, частота развития данных НЯ уменьшалась по мере дальнейшего применения. Ниже приведены НЯ, отмечавшиеся при применении препарата в дозах 150 и 300 мкг 1 раз в сутки у пациентов с ХОБЛ. Нежелательные реакции распределены в соответствии с частотой возникновения. Для оценки частоты использованы следующие критерии: очень часто (≥1/10); часто (≥1/100, Инфекции и инвазии: очень часто — назофарингит, инфекции верхних дыхательных путей; часто — синусит. Со стороны иммунной системы: нечасто — реакции гиперчувствительности. Со стороны дыхательной системы: часто — кашель, боль в горле, ощущение раздражения в глотке, ринорея; нечасто — парадоксальный бронхоспазм. Со стороны кожи и подкожной клетчатки: часто — сыпь, зуд. Со стороны костно-мышечной системы: часто — мышечный спазм, боль в костях; нечасто — миалгии. Со стороны нервной системы: часто — головокружение; нечасто — парестезия. Со стороны ССС: часто — ИБС, сердцебиение; нечасто — фибрилляция предсердий, тахикардия. Со стороны пищеварительной системы: часто — сухость во рту. Нарушения метаболизма: часто — гипергликемия/впервые выявленный сахарный диабет. Общие нарушения и реакции в месте введения препарата: часто — периферические отеки, боль в области грудной клетки (некардиогенная). При применении препарата в максимальной (нерекомендуемой) дозе 600 мкг/сут профиль безопасности существенно не отличался от такового при ингаляции терапевтических доз (150 и 300 мкг 1 раз в сутки). Дополнительными НЯ был тремор. Также более часто выявлялись назофарингит, мышечные спазмы, головная боль и периферические отеки. У пациентов с ХОБЛ при ингаляции в рекомендованных дозах препарат не оказывал клинически значимое системное бета2-адреномиметическое действие. ЧСС в среднем изменялась не более чем на 1 уд./мин. Частота развития тахикардии (отмечалась в редких случая), значимого удлинения интервала QTс (>450 мс для мужчин и >470 мс для женщин) и гипокалиемии была сходной с таковой при приеме плацебо. Изменения концентрации глюкозы в плазме крови были сходными с таковыми в группе плацебо. У клінічних дослідженнях протягом 15 с після інгаляції препарату у пацієнтів (у 17-20% випадків) відзначався розвиток спорадичного кашлю тривалістю близько 5 с. Виникнення кашлю після інгаляції препарату трохи турбувало пацієнтів і не вимагало припинення лікування препаратом (оскільки кашель є симптомом ХОЗЛ, і лише у 8,2% випадків хворі пов'язували кашель із застосуванням препарату). Не відзначалося зв'язку між кашлем, що спостерігався відразу після інгаляції препарату, та розвитком бронхоспазму, загостренням ХОЗЛ, погіршенням перебігу ХОЗЛ та зниженням ефективності препарату.Взаємодія з лікарськими засобамиБета2-агоністи тривалої дії. Препарат не повинен застосовуватися одночасно з іншими агоністами бета2-адренорецепторів тривалої дії або ЛЗ, до складу яких входять бета2-агоністи тривалої дії. Препарати, що подовжують інтервал QT. Як і при застосуванні інших агоністів бета2-адренорецепторів, на фоні терапії препаратом можливе подовження інтервалу QT. Оскільки цей вплив індакатеролу на тривалість інтервалу QT може потенціюватись іншими ЛЗ, препарат Онбрез Бризхалер слід обережно призначати пацієнтам, які отримують інгібітори МАО, трициклічні антидепресанти або інші препарати, що подовжують інтервал QT. Подовження інтервалу QT підвищує ризик розвитку шлуночкової аритмії. Симпатоміметичні препарати. Одночасне застосування індакатеролу з симпатоміметиками (як окремо, так і у складі комбінованої терапії) може підвищувати ризик розвитку НЯ. Препарат не повинен застосовуватися одночасно з іншими агоністами бета2-адренорецепторів тривалої дії або ЛЗ, до складу яких входять агоністи бета2-адренорецепторів тривалої дії. Гіпокаліємія. Одночасне застосування з похідними метилксантину, кортикостероїдів або діуретиками, що виводять калій, може посилювати можливу гіпокаліємію, що викликається агоністами бета2-адренорецепторів. Блокатори бета2-адренорецепторів. Оскільки блокатори бета2-адренорецепторів можуть послаблювати ефект або перешкоджати дії агоністів бета2-адренорецепторів, препарат Онбрез Бризхалер не слід застосовувати одночасно з блокаторами бета2-адренорецепторів (включаючи очні краплі). При необхідності застосування обох класів препаратів краще використовувати кардіоселективні блокатори бета2-адренорецепторів, проте застосовувати їх необхідно з обережністю. Взаємодія на рівні ізоферменту CYP3A4 та мембранного переносника P-gp. Було вивчено взаємодію індакатеролу зі специфічними інгібіторами ізоферменту CYP3A4 та P-gp, таким як кетоконазол, еритроміцин, верапаміл та ритонавір. Одночасне застосування індакатеролу з верапамілом призвело до 1,4-2-кратного підвищення AUC та 1,5-кратного підвищення Cmax. При застосуванні індакатеролу з еритроміцином відзначалося підвищення AUC в 1,4-1,6 раза та Cmax в 1,2 раза. Комбінована терапія індакатеролом та кетоконазолом викликала 2-кратне та 1,4-кратне підвищення AUC та Cmax відповідно. Це підвищення експозиції внаслідок лікарської взаємодії не призводило до зміни профілю безпеки. При одночасному застосуванні індакатеролу з ритонавіром (інгібітор ізоферменту CYP3A4 та P-gp) відзначалося збільшення AUC у 1,6–1,8 раза,але Cmax залишалася постійним. При застосуванні індакатерол з іншими препаратами лікарських взаємодій не спостерігалося. Дослідження in vitro показали, що індакатерол має незначний потенціал для взаємодії з препаратами на рівні метаболізму ферментами або мембранними переносниками при системній експозиції, яка досягається при призначенні терапевтичних доз.Спосіб застосування та дозиІнгаляційно. Препарат є капсулами з порошком для інгаляцій, які слід застосовувати тільки для інгаляцій через рот за допомогою спеціального пристрою — Бризхалера®, який входить до комплекту. Препарат не можна приймати внутрішньо. Капсули з порошком для інгаляцій повинні зберігатися у блістері та витягуватися з нього безпосередньо перед застосуванням. Перед застосуванням препарату пацієнти повинні бути проінструктовані про правильне використання інгаляцій. За відсутності поліпшення функції дихання слід переконатися, чи пацієнт застосовує препарат. Препарат слід вдихати, а не ковтати. Інгаляцію препарату проводять щодня 1 раз на добу в той самий час. У разі пропуску інгаляції на наступний день препарат Онбрез Бризхалер застосовують у звичайний час. Доза препарату, що рекомендується, становить 150 мкг (вміст 1 капс. 150 мкг) 1 раз на добу (1 інгаляція на добу). Доза препарату може бути збільшена лише за рекомендацією лікаря. Інгаляція препарату в дозі 300 мкг (вміст 1 капс. 300 мкг) 1 раз на добу може забезпечити додатковий клінічний ефект у деяких пацієнтів, наприклад, у хворих з тяжкою формою ХОЗЛ. Максимальна доза – 300 мкг (вміст 1 капс. 300 мкг) 1 раз на добу (1 інгаляція на добу). Максимально допустиму дозу препарату перевищувати не можна. Особливі групи пацієнтів Не потрібна корекція дози препарату у пацієнтів віком ≥65 років, пацієнтів з порушенням функції печінки та нирок легкого та помірного ступеня тяжкості. Застосування препарату у пацієнтів з порушенням функції печінки або нирок тяжкого ступеня не вивчалося. Кожна упаковка препарату Онбрез Бризхалер містить: 1 інгаляційний пристрій - Бризхалер®; блістери із капсулами з порошком для інгаляцій. Капсули з порошком для інгаляцій не можна приймати внутрішньо. Інгаляційний пристрій Бризхалер®, що знаходиться в упаковці, призначений для використання лише разом із капсулами препарату. Для інгаляції капсул, що містяться в упаковці, використовується лише пристрій для інгаляцій Бризхалер®. Не використовувати капсули препарату з іншим інгаляційним пристроєм і, у свою чергу, не використовувати Бризхалер® для інгаляції інших препаратів. Як використовувати Бризхалер® Зняти кришку. Відкрити Бризхалер®: тримаючи Бризхалер® за основу та відхиливши мундштук у напрямку стрілки, відкрити його. Сухими руками дістати капсулу із блістера безпосередньо перед використанням. Вставити капсулу в Бризхалер: покласти капсулу в спеціально призначене місце Бризхалер; ніколи не класти капсулу в мундштук. Закрити Бризхалер®. При закритті має лунати клацання. Проколоти капсулу: тримаючи Бризхалер® строго вертикально, натиснути одночасно з двох сторін на кнопки пристрою, що проколюють; при цьому пролунає клацання; це означає, що капсула проколота; не натискати на кнопки більше одного разу. Повністю відпустити кнопки Бризхалера з обох боків. Зробити видих: до того, як взяти до рота мундштук Бризхалера®, зробити повний видих; ніколи не дмуть у мундштук. Вдихнути препарат: вкласти мундштук Бризхалера у рот і щільно стиснути губи навколо нього; тримаючи Бризхалер® рукою, зробити швидкий рівномірний максимально глибокий вдих; не натискати на кнопки пристрою, що проколюють. Звернути увагу. Під час інгаляції буде чути характерний брязкітний звук, створюваний обертанням капсули і розпиленням порошку. Пацієнт може відчути солодкуватий присмак препарату у роті. Якщо характерний звук відсутній, треба відкрити Бризхалер® і подивитися, що сталося з капсулою. Можливо, вона застрягла в осередку. У цьому випадку необхідно акуратно витягнути капсулу легким постукуванням на підставі пристрою. У жодному разі не слід намагатися вивільнити капсулу шляхом повторних натискань на кнопки з боків. Затримати подих: якщо при вдиханні є характерний звук, затримати подих якомога довше (щоб не відчувати неприємних відчуттів), і в цей же час вийняти мундштук із рота; після цього зробити видих. Відкрити Бризхалер і подивитися, чи залишився порошок в капсулі. Якщо порошок залишився в капсулі, закрити Бризхалер і повторити дії, описані в пунктах 8-11. Як правило, достатньо 1-2 інгаляцій для повного звільнення капсули. У деяких пацієнтів відразу після інгаляції може початися кашель. Якщо це сталося, не слід хвилюватися, тому що під час інгаляції пацієнт отримав повну дозу. Дістати капсулу: після того, як проведено інгаляцію, відкрити Бризхалер®, відхиливши мундштук, вийняти порожню капсулу та викинути її; закрити мундштук Бризхалера® та закрити інгалятор кришкою; не залишати капсули у Бризхалері®. Якщо пацієнту зручно, необхідно зробити позначку у календарі для врахування інгаляцій на внутрішній поверхні упаковки препарату. Заповнення даного календаря дозволить не забути необхідність проведення наступної інгаляції препарату. Важлива інформація Чи не ковтати капсули з порошком для інгаляцій. Використовувати лише Бризхалер®, що міститься в упаковці. Капсули повинні зберігатися у блістері та витягуватися безпосередньо перед використанням. Ніколи не вкладайте капсулу в мундштук інгалятора Бризхалер®. Не натискати на пристрій, що проколює, більше 1 разу. Ніколи не дмуть у мундштук інгалятора Бризхалер®. Завжди проколювати капсулу до інгаляції. Чи не мити Бризхалер®. Зберігати його сухим. Чи не розбирати Бризхалер®. Починаючи нову упаковку препарату, для інгаляції капсул завжди використовувати новий бризхалер®, що знаходиться в упаковці. Не зберігати капсули у інгаляторі Бризхалер®. Завжди зберігати блістери з капсулами та бризхалером у сухому місці. додаткова інформація В окремих випадках невелика кількість вмісту капсул може потрапити в рот. Не слід хвилюватися при вдиху або проковтуванні препарату. При проколюванні капсули більш ніж один раз зростає ризик її розламування. Як чистити Бризхалер® Чистити Бризхалер необхідно 1 раз на тиждень. Протерти мундштук зовні та всередині чистою сухою тканиною. Ніколи не використовувати воду для чищення Бризхалер®. Зберігати його сухим.ПередозуванняСимптоми: після одноразового застосування препарату у пацієнтів з ХОЗЛ у дозі, що у 10 разів перевищує максимальну терапевтичну, відзначалося помірне підвищення ЧСС, підвищення АТ та подовження інтервалу QTс. Найбільш ймовірними симптомами передозування препарату є тахікардія, тремор, серцебиття, головний біль, нудота, блювання, сонливість, шлуночкова аритмія, метаболічний ацидоз, гіпокаліємія та гіперглікемія (викликані посиленням системної бета2-адреноміметичної дії). Лікування: показана підтримуюча та симптоматична терапія. У тяжких випадках пацієнти мають бути госпіталізовані. У разі потреби можливе застосування кардіоселективних блокаторів бета-адренорецепторів. Використовувати кардіоселективні блокатори бета-адренорецепторів слід з обережністю лише під суворим медичним наглядом, оскільки їх застосування може провокувати розвиток бронхоспазму.Запобіжні заходи та особливі вказівкиРеакція гіперчутливості. На фоні застосування препарату Онбрез Бризхалер були зареєстровані реакції гіперчутливості негайного типу. Якщо є ознаки, що свідчать про розвиток алергічної реакції (зокрема утруднене дихання або ковтання, набряк язика, губ та обличчя, кропив'янка, висипання на шкірі), препарат необхідно відмінити і підібрати альтернативну терапію. Бронхіальна астма. У зв'язку з відсутністю даних щодо тривалого застосування індакатеролу у пацієнтів з бронхіальною астмою препарат не слід застосовувати у даної категорії пацієнтів. Застосування агоністів бета2-адренорецепторів тривалої дії для терапії бронхіальної астми може супроводжуватися збільшенням ризику серйозних побічних ефектів (дані отримані внаслідок багатоцентрового клінічного дослідження застосування сальметеролу у пацієнтів із бронхіальною астмою). Пародоксальний бронхоспазм. Як і будь-яка інша інгаляційна терапія, застосування препарату може призводити до розвитку парадоксального бронхоспазму, що загрожує життю пацієнта. У разі виникнення парадоксального бронхоспазму лікування препаратом має бути негайно припинено та призначено альтернативну терапію. Погіршення перебігу основного захворювання. Препарат не можна застосовувати для усунення гострого бронхоспазму, тобто. не застосовувати як екстрену терапію. У разі погіршення перебігу ХОЗЛ на фоні лікування препаратом необхідно повторно оцінити стан пацієнта та переглянути режим лікування захворювання. Вплив на ССС. У деяких пацієнтів препарат Онбрез Бризхалер, як і інші агоністи бета2-адренорецепторів, може впливати на ССС (в т.ч. збільшувати ЧСС, АТ). У разі виникнення НЯ може знадобитися припинення терапії препаратом. Крім того, при застосуванні агоністів бета2-адренорецепторів можуть відзначатися такі ЕКГ-зміни: сплощення зубця Т, подовження інтервалу QT та депресія сегмента ST (проте клінічна значимість цих змін не встановлена). При застосуванні препарату у клінічних дослідженнях (в рекомендованих терапевтичних дозах) значного подовження інтервалу QT порівняно з плацебо не відзначалося. Гіпокаліємія. У деяких пацієнтів при застосуванні бета2-адренорецепторів агоністів може відзначатися значна гіпокаліємія, що призводить до розвитку НЯ з боку ССС. Зниження концентрації калію в сироватці крові зазвичай буває минущим і вимагає корекції. У пацієнтів з тяжкою ХОЗЛ гіпокаліємія може посилюватись гіпоксією та супутньою терапією, що, у свою чергу, може підвищувати ймовірність розвитку аритмій. Гіперглікемія. При інгаляції високих доз агоністів бета2-адренорецепторів можливе підвищення концентрації глюкози у плазмі. При застосуванні препарату у пацієнтів із цукровим діабетом слід регулярно контролювати концентрацію глюкози у плазмі крові. У клінічних дослідженнях у пацієнтів, які отримували препарат (у рекомендованих дозах), спостерігалося підвищення частоти розвитку клінічно значущої гіперглікемії в середньому на 1-2% порівняно з пацієнтами, які отримували плацебо. Ефективність та безпека застосування препарату у пацієнтів з некомпенсованим цукровим діабетом не вивчали. Вплив на здатність керувати автотранспортом та працювати з механізмами. Даних про вплив препарату на здатність керувати автотранспортом та працювати з механізмами немає.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаКапсули з порошком для інгаляцій - 1 капс. активна речовина: індакатерола малеат – 194/389 мкг (відповідає 150/300 мкг індакатеролу); допоміжна речовина: лактози моногідрат – 24,806/24,611 мг; оболонка: желатин – 49/49 мг; чорнило чорне (для капсул 150 мг): шеллак (Е904); барвник заліза оксид чорний (Е172); вода очищена; пропіленгліколь (Е1520); чорнило синє (для капсул 300 мг): шеллак (Е904); барвник заліза оксид чорний (Е172); вода очищена; пропіленгліколь (Е1520); барвник діамантовий блакитний (Е133) алюмінієвий лак; титану діоксид (Е171). Капсули із порошком для інгаляцій, 150 мкг, 300 мкг. 10 капс. у блістері. По 1, 3 чи 9 бл. разом із пристроєм для інгаляцій – Бризхалером® – у картонній пачці.Опис лікарської формиКапсули 150 мкг: тверді желатинові капсули №3 з прозорими безбарвними кришечкою та корпусом, з маркуванням ? під чорною смугою на кришечці та написом «IDL 150» чорним чорнилом над чорною смугою на корпусі. Капсули 300 мкг: тверді желатинові капсули №3 з прозорими безбарвними кришечкою та корпусом, з маркуванням ? під синьою смугою на кришечці та написом «IDL 300» синім чорнилом над синьою смугою на корпусі. Вміст капсули: білий або майже білий порошок.Фармакотерапевтична групаБронходилатируюча, бета2-адреноміметична.ФармакокінетикаАбсорбція. Після одноразової або повторної інгаляції середнє Tmax індакатеролу в сироватці крові становить близько 15 хв. Системна експозиція індакатеролу зростає при підвищенні дози (в діапазоні від 150 до 600 мкг) та має дозозалежний характер. Після одноразової інгаляції абсолютна біодоступність індакатеролу становить близько 43%. Системна експозиція є результатом всмоктування препарату в легенях та кишечнику. Концентрація індакатеролу у сироватці крові підвищується при повторному застосуванні препарату. Css досягається через 12-15 днів застосування препарату. При інгаляції препарату 1 раз на добу (у дозах від 75 до 600 мкг) протягом 14 днів коефіцієнт кумуляції індакатеролу, оцінений за експозицією препарату на 1-й та 14-й (або 15-й) дні (AUC протягом 24 годин). AUC0-24) становить від 2,9 до 3,8. Розподіл. Після внутрішньовенного введення Vd індакатеролу становив 2,361-2,557 л, що вказує на значний розподіл препарату. Зв'язок із білками сироватки та плазми крові людини становить 94,1–95,3% та 95,1–96,2% відповідно. Метаболізм. При пероральному прийомі міченого радіоактивним ізотопом індакатеролу незмінений індакатерол є основним компонентом сироватки і становить приблизно 1/3 загальної AUC0-24, пов'язаної з препаратом. З метаболітів препарату в сироватці крові найбільшою мірою визначається гідроксильоване похідне індакатеролу. Далі переважають фенольні — О-глюкуронід індакатеролу та гідроксильованого індакатеролу. Пізніше виявляються діастереомери гідроксильованого похідного, N-глюкуронід індакатеролу та C- та N-дезалкільовані продукти. УДФ-ГТ (UGT1A1) є єдиним ізоферментом, що метаболізує індакатерол до фенольного О-глюкуроніду. Гідроксилювання індакатеролу переважно відбувається за допомогою ізоферменту CYP3A4. Також встановлено, що індакатерол є субстратом для мембранного переносника молекул P-gp,однак має низький афінітет. Елімінація. Кількість незміненого індакатеролу, що екскретується із сечею, становить менше 2% від дози. Нирковий кліренс індакатеролу становить у середньому 0,46-1,2 л/год. Враховуючи, що сироватковий кліренс індакатеролу становить 18,8-23,3 л/год, очевидно, що виведення препарату через нирки незначне (приблизно 2-5% системного кліренсу). При пероральному прийомі індакатерол виводився в основному через кишечник (90% від дози): у незміненому вигляді (54% від дози) та у вигляді гідроксильованих метаболітів (23% від дози). Концентрація індакатеролу в сироватці крові знижується ступінчасто з середнім кінцевим T1/2 в діапазоні від 45,5 до 126 год. стану (12-15 днів). Особливі групи пацієнтів Вік, стать та маса тіла не впливають на фармакокінетику індакатеролу у пацієнтів з ХОЗЛ. Вплив расової приналежності на фармакокінетичні параметри індакатеролу є малоймовірним. Досвід застосування препарату в осіб негроїдної раси обмежений. Порушення функції печінки. Фармакокінетика індакатеролу (AUC, Cmax, ступінь зв'язування з білками) суттєво не змінювалася у пацієнтів з легкими та помірними порушеннями функції печінки. Застосування препарату у пацієнтів із тяжкими порушеннями функції печінки не вивчалось. Порушення функції нирок. Оскільки індакатерол виводиться нирками незначною мірою, фармакокінетика препарату у пацієнтів із порушеннями функції нирок не вивчалась.ФармакодинамікаІндакатерол є селективним агоністом бета2-адренорецепторів тривалої дії (протягом 24 годин) при одноразовому прийомі. Фармакологічна дія агоністів бета2-адренорецепторів, включаючи індакатерол, пов'язана зі стимуляцією внутрішньоклітинної аденілатциклази, ферменту, який каталізує перетворення АТФ на циклічний 3',5'-АМФ (цАМФ). Підвищення вмісту цАМФ призводить до розслаблення гладкої мускулатури бронхів. Індакатерол є майже повним агоністом бета2-адренорецепторів; стимулююча дія препарату на бета2-адренорецептори в 24 рази сильніша, ніж на бета1-адренорецептори, і в 20 разів сильніша, ніж на бета3-адренорецептори. Після інгаляції препарат чинить швидку та тривалу бронходилатируючу дію. Індакатерол забезпечує стійке значуще покращення функції легень (підвищення ОФВ за першу секунду - ОФВ1) протягом 24 год. Препарат характеризується швидким початком дії (протягом 5 хв після інгаляції), який можна порівняти з ефектом сальбутамолу, короткодіючого агоніста бета2-адренорецепторів. Максимальна дія індакатеролу відзначається через 2-4 години після інгаляції. У пацієнтів, які отримували індакатерол протягом 1 року, не відмічався розвиток тахіфілаксії до бронходилатуючої дії препарату. При застосуванні індакатеролу не було виявлено залежності бронходилатуючої дії від часу інгаляції протягом доби (вранці або ввечері). Індакатерол знижує динамічну та статичну гіперінфляцію (підвищення обсягів легень наприкінці спонтанного видиху) у пацієнтів із середньоважкою та тяжкою ХОЗЛ. При застосуванні препарату відзначається статистично значуще підвищення ємності вдиху та ОФВ1, зменшення задишки, покращення переносимості фізичних навантажень. Також спостерігається достовірне зниження ризику загострень ХОЗЛ (збільшення часу до наступного загострення), зменшення потреби в інгаляційних агоністах бета2-адренорецепторів короткої дії та покращення якості життя пацієнтів (оцінка за допомогою сертифікованого опитувальника шпиталю Святого Георгія).Показання до застосуванняТривала підтримуюча терапія порушень бронхіальної прохідності у пацієнтів із хронічною обструктивною хворобою легень.Протипоказання до застосуванняпідвищена чутливість до індакатеролу або до будь-якого з компонентів препарату; непереносимість лактози, дефіцит лактази або глюкозогалактозна мальабсорбція (препарат містить лактозу); вагітність; період грудного вигодовування; вік до 18 років (ефективність та безпека не встановлені). З обережністю: супутні серцево-судинні порушення (ішемічна хвороба серця, гострий інфаркт міокарда, аритмія, артеріальна гіпертензія); судомні розлади; тиреотоксикоз; цукровий діабет; синдром вродженого подовження інтервалу QT; одночасне застосування ЛЗ, що подовжують інтервал QT (антиаритмічні препарати ІА та ІІІ класів, трициклічні та тетрациклічні антидепресанти, нейролептики, макроліди, протигрибкові препарати, похідні імідазолу, деякі антигістамінні, в т.ч. астемізол, терфенадин, ебастин, групи барбітуратів; неадекватна відповідь на дію агоністів бета2-адренорецепторів в анамнезі.Вагітність та лактаціяБезпека застосування індакатеролу при вагітності не встановлена. Препарат при вагітності протипоказаний. При застосуванні індакатеролу у тварин (у дозах, еквівалентних терапевтичним дозам у людей) не було виявлено жодної репродуктивної токсичності. Індакатерол може застосовуватися під час вагітності лише в тому випадку, якщо ймовірна користь для матері перевищує потенційний ризик для плода. Як і інші агоністи бета2-адренорецепторів, індакатерол може уповільнювати процес пологів унаслідок токолітичної дії (релаксуюча дія на гладку мускулатуру матки). Невідомо, чи проникає індакатерол у грудне молоко у людей. Оскільки при застосуванні у тварин індакатерол виділявся із грудним молоком, не можна виключити несприятливий вплив препарату на дитину при грудному вигодовуванні у людей. При необхідності застосування препарату годування грудним молоком слід припинити.Побічна діяПри застосуванні препарату в терапевтичних дозах найчастіше відзначалися такі небажані явища (НЯ): назофарингіт, інфекції верхніх дихальних шляхів, кашель, біль голови та м'язові спазми. Більшість вищеназваних НЯ були легким або середнім ступенем вираженості, частота розвитку даних НЯ зменшувалася в міру подальшого застосування. Нижче наведено НЯ, які відзначалися при застосуванні препарату у дозах 150 та 300 мкг 1 раз на добу у пацієнтів з ХОЗЛ. Небажані реакції розподілені відповідно до частоти виникнення. Для оцінки частоти використані такі критерії: дуже часто (≥1/10); часто (≥1/100, Інфекції та інвазії: дуже часто – назофарингіт, інфекції верхніх дихальних шляхів; часто – синусит. З боку імунної системи: нечасто реакції гіперчутливості. З боку дихальної системи: часто – кашель, біль у горлі, відчуття подразнення у глотці, ринорея; нечасто – парадоксальний бронхоспазм. З боку шкіри та підшкірної клітковини: часто – висипання, свербіж. З боку кістково-м'язової системи: часто м'язовий спазм, біль у кістках; нечасто – міалгії. З боку нервової системи: часто – запаморочення; нечасто – парестезія. З боку ССС: часто - ІХС, серцебиття; нечасто – фібриляція передсердь, тахікардія. З боку травної системи: часто – сухість у роті. Порушення метаболізму: часто гіперглікемія/вперше виявлений цукровий діабет. Загальні порушення та реакції у місці введення препарату: часто – периферичні набряки, біль у ділянці грудної клітки (некардіогенна). При застосуванні препарату у максимальній (нерекомендованій) дозі 600 мкг/добу профіль безпеки суттєво не відрізнявся від такого при інгаляції терапевтичних доз (150 та 300 мкг 1 раз на добу). Додатковим НЯ був тремор. Також найчастіше виявлялися назофарингіт, м'язові спазми, біль голови і периферичні набряки. У пацієнтів з ХОЗЛ при інгаляції в рекомендованих дозах препарат не мав клінічно значущої системної бета2-адреноміметичної дії. ЧСС у середньому змінювалася лише на 1 уд./мин. Частота розвитку тахікардії (відзначалася в окремих випадках), значного подовження інтервалу QTс (>450 мс для чоловіків і >470 мс для жінок) і гіпокаліємії була подібною до такої при прийомі плацебо. Зміни концентрації глюкози в плазмі були подібними до таких у групі плацебо. У клінічних дослідженнях протягом 15 с після інгаляції препарату у пацієнтів (у 17-20% випадків) відзначався розвиток спорадичного кашлю тривалістю близько 5 с. Виникнення кашлю після інгаляції препарату трохи турбувало пацієнтів і не вимагало припинення лікування препаратом (оскільки кашель є симптомом ХОЗЛ, і лише у 8,2% випадків хворі пов'язували кашель із застосуванням препарату). Не відзначалося зв'язку між кашлем, що спостерігався відразу після інгаляції препарату, та розвитком бронхоспазму, загостренням ХОЗЛ, погіршенням перебігу ХОЗЛ та зниженням ефективності препарату.Взаємодія з лікарськими засобамиБета2-агоністи тривалої дії. Препарат не повинен застосовуватися одночасно з іншими агоністами бета2-адренорецепторів тривалої дії або ЛЗ, до складу яких входять бета2-агоністи тривалої дії. Препарати, що подовжують інтервал QT. Як і при застосуванні інших агоністів бета2-адренорецепторів, на фоні терапії препаратом можливе подовження інтервалу QT. Оскільки цей вплив індакатеролу на тривалість інтервалу QT може потенціюватись іншими ЛЗ, препарат Онбрез Бризхалер слід обережно призначати пацієнтам, які отримують інгібітори МАО, трициклічні антидепресанти або інші препарати, що подовжують інтервал QT. Подовження інтервалу QT підвищує ризик розвитку шлуночкової аритмії. Симпатоміметичні препарати. Одночасне застосування індакатеролу з симпатоміметиками (як окремо, так і у складі комбінованої терапії) може підвищувати ризик розвитку НЯ. Препарат не повинен застосовуватися одночасно з іншими агоністами бета2-адренорецепторів тривалої дії або ЛЗ, до складу яких входять агоністи бета2-адренорецепторів тривалої дії. Гіпокаліємія. Одночасне застосування з похідними метилксантину, кортикостероїдів або діуретиками, що виводять калій, може посилювати можливу гіпокаліємію, що викликається агоністами бета2-адренорецепторів. Блокатори бета2-адренорецепторів. Оскільки блокатори бета2-адренорецепторів можуть послаблювати ефект або перешкоджати дії агоністів бета2-адренорецепторів, препарат Онбрез Бризхалер не слід застосовувати одночасно з блокаторами бета2-адренорецепторів (включаючи очні краплі). При необхідності застосування обох класів препаратів краще використовувати кардіоселективні блокатори бета2-адренорецепторів, проте застосовувати їх необхідно з обережністю. Взаємодія на рівні ізоферменту CYP3A4 та мембранного переносника P-gp. Було вивчено взаємодію індакатеролу зі специфічними інгібіторами ізоферменту CYP3A4 та P-gp, таким як кетоконазол, еритроміцин, верапаміл та ритонавір. Одночасне застосування індакатеролу з верапамілом призвело до 1,4-2-кратного підвищення AUC та 1,5-кратного підвищення Cmax. При застосуванні індакатеролу з еритроміцином відзначалося підвищення AUC в 1,4-1,6 раза та Cmax в 1,2 раза. Комбінована терапія індакатеролом та кетоконазолом викликала 2-кратне та 1,4-кратне підвищення AUC та Cmax відповідно. Це підвищення експозиції внаслідок лікарської взаємодії не призводило до зміни профілю безпеки. При одночасному застосуванні індакатеролу з ритонавіром (інгібітор ізоферменту CYP3A4 та P-gp) відзначалося збільшення AUC у 1,6–1,8 раза,але Cmax залишалася постійним. При застосуванні індакатерол з іншими препаратами лікарських взаємодій не спостерігалося. Дослідження in vitro показали, що індакатерол має незначний потенціал для взаємодії з препаратами на рівні метаболізму ферментами або мембранними переносниками при системній експозиції, яка досягається при призначенні терапевтичних доз.Спосіб застосування та дозиІнгаляційно. Препарат є капсулами з порошком для інгаляцій, які слід застосовувати тільки для інгаляцій через рот за допомогою спеціального пристрою — Бризхалера®, який входить до комплекту. Препарат не можна приймати внутрішньо. Капсули з порошком для інгаляцій повинні зберігатися у блістері та витягуватися з нього безпосередньо перед застосуванням. Перед застосуванням препарату пацієнти повинні бути проінструктовані про правильне використання інгаляцій. За відсутності поліпшення функції дихання слід переконатися, чи пацієнт застосовує препарат. Препарат слід вдихати, а не ковтати. Інгаляцію препарату проводять щодня 1 раз на добу в той самий час. У разі пропуску інгаляції на наступний день препарат Онбрез Бризхалер застосовують у звичайний час. Доза препарату, що рекомендується, становить 150 мкг (вміст 1 капс. 150 мкг) 1 раз на добу (1 інгаляція на добу). Доза препарату може бути збільшена лише за рекомендацією лікаря. Інгаляція препарату в дозі 300 мкг (вміст 1 капс. 300 мкг) 1 раз на добу може забезпечити додатковий клінічний ефект у деяких пацієнтів, наприклад, у хворих з тяжкою формою ХОЗЛ. Максимальна доза – 300 мкг (вміст 1 капс. 300 мкг) 1 раз на добу (1 інгаляція на добу). Максимально допустиму дозу препарату перевищувати не можна. Особливі групи пацієнтів Не потрібна корекція дози препарату у пацієнтів віком ≥65 років, пацієнтів з порушенням функції печінки та нирок легкого та помірного ступеня тяжкості. Застосування препарату у пацієнтів з порушенням функції печінки або нирок тяжкого ступеня не вивчалося. Кожна упаковка препарату Онбрез Бризхалер містить: 1 інгаляційний пристрій - Бризхалер®; блістери із капсулами з порошком для інгаляцій. Капсули з порошком для інгаляцій не можна приймати внутрішньо. Інгаляційний пристрій Бризхалер®, що знаходиться в упаковці, призначений для використання лише разом із капсулами препарату. Для інгаляції капсул, що містяться в упаковці, використовується лише пристрій для інгаляцій Бризхалер®. Не використовувати капсули препарату з іншим інгаляційним пристроєм і, у свою чергу, не використовувати Бризхалер® для інгаляції інших препаратів. Як використовувати Бризхалер® Зняти кришку. Відкрити Бризхалер®: тримаючи Бризхалер® за основу та відхиливши мундштук у напрямку стрілки, відкрити його. Сухими руками дістати капсулу із блістера безпосередньо перед використанням. Вставити капсулу в Бризхалер: покласти капсулу в спеціально призначене місце Бризхалер; ніколи не класти капсулу в мундштук. Закрити Бризхалер®. При закритті має лунати клацання. Проколоти капсулу: тримаючи Бризхалер® строго вертикально, натиснути одночасно з двох сторін на кнопки пристрою, що проколюють; при цьому пролунає клацання; це означає, що капсула проколота; не натискати на кнопки більше одного разу. Повністю відпустити кнопки Бризхалера з обох боків. Зробити видих: до того, як взяти до рота мундштук Бризхалера®, зробити повний видих; ніколи не дмуть у мундштук. Вдихнути препарат: вкласти мундштук Бризхалера у рот і щільно стиснути губи навколо нього; тримаючи Бризхалер® рукою, зробити швидкий рівномірний максимально глибокий вдих; не натискати на кнопки пристрою, що проколюють. Звернути увагу. Під час інгаляції буде чути характерний брязкітний звук, створюваний обертанням капсули і розпиленням порошку. Пацієнт може відчути солодкуватий присмак препарату у роті. Якщо характерний звук відсутній, треба відкрити Бризхалер® і подивитися, що сталося з капсулою. Можливо, вона застрягла в осередку. У цьому випадку необхідно акуратно витягнути капсулу легким постукуванням на підставі пристрою. У жодному разі не слід намагатися вивільнити капсулу шляхом повторних натискань на кнопки з боків. Затримати подих: якщо при вдиханні є характерний звук, затримати подих якомога довше (щоб не відчувати неприємних відчуттів), і в цей же час вийняти мундштук із рота; після цього зробити видих. Відкрити Бризхалер і подивитися, чи залишився порошок в капсулі. Якщо порошок залишився в капсулі, закрити Бризхалер і повторити дії, описані в пунктах 8-11. Як правило, достатньо 1-2 інгаляцій для повного звільнення капсули. У деяких пацієнтів відразу після інгаляції може початися кашель. Якщо це сталося, не слід хвилюватися, тому що під час інгаляції пацієнт отримав повну дозу. Дістати капсулу: після того, як проведено інгаляцію, відкрити Бризхалер®, відхиливши мундштук, вийняти порожню капсулу та викинути її; закрити мундштук Бризхалера® та закрити інгалятор кришкою; не залишати капсули у Бризхалері®. Якщо пацієнту зручно, необхідно зробити позначку у календарі для врахування інгаляцій на внутрішній поверхні упаковки препарату. Заповнення даного календаря дозволить не забути необхідність проведення наступної інгаляції препарату. Важлива інформація Чи не ковтати капсули з порошком для інгаляцій. Використовувати лише Бризхалер®, що міститься в упаковці. Капсули повинні зберігатися у блістері та витягуватися безпосередньо перед використанням. Ніколи не вкладайте капсулу в мундштук інгалятора Бризхалер®. Не натискати на пристрій, що проколює, більше 1 разу. Ніколи не дмуть у мундштук інгалятора Бризхалер®. Завжди проколювати капсулу до інгаляції. Чи не мити Бризхалер®. Зберігати його сухим. Чи не розбирати Бризхалер®. Починаючи нову упаковку препарату, для інгаляції капсул завжди використовувати новий бризхалер®, що знаходиться в упаковці. Не зберігати капсули у інгаляторі Бризхалер®. Завжди зберігати блістери з капсулами та бризхалером у сухому місці. додаткова інформація В окремих випадках невелика кількість вмісту капсул може потрапити в рот. Не слід хвилюватися при вдиху або проковтуванні препарату. При проколюванні капсули більш ніж один раз зростає ризик її розламування. Як чистити Бризхалер® Чистити Бризхалер необхідно 1 раз на тиждень. Протерти мундштук зовні та всередині чистою сухою тканиною. Ніколи не використовувати воду для чищення Бризхалер®. Зберігати його сухим.ПередозуванняСимптоми: після одноразового застосування препарату у пацієнтів з ХОЗЛ у дозі, що у 10 разів перевищує максимальну терапевтичну, відзначалося помірне підвищення ЧСС, підвищення АТ та подовження інтервалу QTс. Найбільш ймовірними симптомами передозування препарату є тахікардія, тремор, серцебиття, головний біль, нудота, блювання, сонливість, шлуночкова аритмія, метаболічний ацидоз, гіпокаліємія та гіперглікемія (викликані посиленням системної бета2-адреноміметичної дії). Лікування: показана підтримуюча та симптоматична терапія. У тяжких випадках пацієнти мають бути госпіталізовані. У разі потреби можливе застосування кардіоселективних блокаторів бета-адренорецепторів. Використовувати кардіоселективні блокатори бета-адренорецепторів слід з обережністю лише під суворим медичним наглядом, оскільки їх застосування може провокувати розвиток бронхоспазму.Запобіжні заходи та особливі вказівкиРеакція гіперчутливості. На фоні застосування препарату Онбрез Бризхалер були зареєстровані реакції гіперчутливості негайного типу. Якщо є ознаки, що свідчать про розвиток алергічної реакції (зокрема утруднене дихання або ковтання, набряк язика, губ та обличчя, кропив'янка, висипання на шкірі), препарат необхідно відмінити і підібрати альтернативну терапію. Бронхіальна астма. У зв'язку з відсутністю даних щодо тривалого застосування індакатеролу у пацієнтів з бронхіальною астмою препарат не слід застосовувати у даної категорії пацієнтів. Застосування агоністів бета2-адренорецепторів тривалої дії для терапії бронхіальної астми може супроводжуватися збільшенням ризику серйозних побічних ефектів (дані отримані внаслідок багатоцентрового клінічного дослідження застосування сальметеролу у пацієнтів із бронхіальною астмою). Пародоксальний бронхоспазм. Як і будь-яка інша інгаляційна терапія, застосування препарату може призводити до розвитку парадоксального бронхоспазму, що загрожує життю пацієнта. У разі виникнення парадоксального бронхоспазму лікування препаратом має бути негайно припинено та призначено альтернативну терапію. Погіршення перебігу основного захворювання. Препарат не можна застосовувати для усунення гострого бронхоспазму, тобто. не застосовувати як екстрену терапію. У разі погіршення перебігу ХОЗЛ на фоні лікування препаратом необхідно повторно оцінити стан пацієнта та переглянути режим лікування захворювання. Вплив на ССС. У деяких пацієнтів препарат Онбрез Бризхалер, як і інші агоністи бета2-адренорецепторів, може впливати на ССС (в т.ч. збільшувати ЧСС, АТ). У разі виникнення НЯ може знадобитися припинення терапії препаратом. Крім того, при застосуванні агоністів бета2-адренорецепторів можуть відзначатися такі ЕКГ-зміни: сплощення зубця Т, подовження інтервалу QT та депресія сегмента ST (проте клінічна значимість цих змін не встановлена). При застосуванні препарату у клінічних дослідженнях (в рекомендованих терапевтичних дозах) значного подовження інтервалу QT порівняно з плацебо не відзначалося. Гіпокаліємія. У деяких пацієнтів при застосуванні бета2-адренорецепторів агоністів може відзначатися значна гіпокаліємія, що призводить до розвитку НЯ з боку ССС. Зниження концентрації калію в сироватці крові зазвичай буває минущим і вимагає корекції. У пацієнтів з тяжкою ХОЗЛ гіпокаліємія може посилюватись гіпоксією та супутньою терапією, що, у свою чергу, може підвищувати ймовірність розвитку аритмій. Гіперглікемія. При інгаляції високих доз агоністів бета2-адренорецепторів можливе підвищення концентрації глюкози у плазмі. При застосуванні препарату у пацієнтів із цукровим діабетом слід регулярно контролювати концентрацію глюкози у плазмі крові. У клінічних дослідженнях у пацієнтів, які отримували препарат (у рекомендованих дозах), спостерігалося підвищення частоти розвитку клінічно значущої гіперглікемії в середньому на 1-2% порівняно з пацієнтами, які отримували плацебо. Ефективність та безпека застосування препарату у пацієнтів з некомпенсованим цукровим діабетом не вивчали. Вплив на здатність керувати автотранспортом та працювати з механізмами. Даних про вплив препарату на здатність керувати автотранспортом та працювати з механізмами немає.Умови відпустки з аптекЗа рецептомВідео на цю тему
326,00 грн
298,00 грн
Склад, форма випуску та упаковкаОндансетрон. Пігулки.Фармакотерапевтична групаОндансетрон – протиблювотний засіб. Ефективно попереджає та усуває нудоту та блювання, що виникають на тлі протипухлинної хіміотерапії або променевої терапії, а також у післяопераційному періоді. Механізм дії обумовлений здатністю ондансетрону селективно блокувати серотонінові 5-HT3-рецептори. Вважають, що у виникненні нудоти та блювання при проведенні протипухлинної терапії важливу роль відіграє стимуляція аферентних волокон блукаючого нерва серотоніном, що виділяється з ентерохромафінних клітин слизової оболонки ШКТ. Блокуючи 5-HT3-рецептори, ондансетрон попереджає виникнення блювотного рефлексу. Крім того, ондансетрон пригнічує центральні ланки блювотного рефлексу, блокуючи 5-HT3-рецептори дна IV шлуночка (area postrema).ФармакокінетикаПісля прийому внутрішньо онсетрон добре всмоктується з ШКТ. Зазнає ефекту "першого проходження" через печінку. Зв'язування із білками високе (70-76%). Біотрансформується у печінці, головним чином шляхом гідроксилювання. Середній T1/2 у дорослих пацієнтів близько 4 годин. При порушенні функції печінки спостерігається збільшення T1/2.Показання до застосуванняПрофілактика нудоти та блювання при проведенні протипухлинної хіміо- або променевої терапії; профілактика та лікування нудоти та блювання у післяопераційному періоді.Протипоказання до застосуванняГіперчутливість, дитячий вік – для ректального введення (до 2 років – для прийому внутрішньо та парентерального введення).Вагітність та лактаціяПротипоказане застосування при вагітності та в період лактації (грудного вигодовування). Застосування препарату протипоказане для дітей.Побічна діяЗ боку органів шлунково-кишкового тракту: запор/діарея, сухість у роті, гикавка, транзиторне підвищення рівня АСТ та АЛТ. З боку нервової системи та органів чуття: головний біль, запаморочення, спонтанні рухові розлади та судоми, порушення гостроти зору, екстрапірамідні порушення (при парентеральному застосуванні). З боку серцево-судинної системи та крові (кровотворення, гемостаз): непритомність, біль у грудній клітці, у ряді випадків з депресією сегмента ST, брадикардія, аритмія, артеріальна гіпотензія. Алергічні реакції: кропив'янка, бронхоспазм, ларингоспазм, ангіоневротичний набряк, анафілаксія. Інші: лихоманка, відчуття жару, приплив крові до обличчя, гіпокаліємія, гіперкреатинінемія, місцеві реакції (біль, почервоніння та печіння у місці ін'єкції); печіння в області ануса та прямої кишки (супозиторії).Взаємодія з лікарськими засобамиПри одночасному застосуванні з препаратами, що є індукторами (барбітурати, карбамазепін, рифампіцин, фенітоїн, фенілбутазон) або інгібіторами (циметидин, аллопуринол, дисульфірам) мікросомальних ферментів печінки - ізоферментів цитохрому P450.Спосіб застосування та дозиПомірна еметогенна хіміотерапія та променева терапія: дорослим та дітям старше 12 років внутрішньо призначають: спочатку 8 мг за 1-2 години до початку протипухлинної терапії з наступним прийомом ще 8 мг через 8-12 годин. Для профілактики пізньої або тривалої нудоти та блювання після перших 24 годин застосування препарату слід продовжити по 8 мг кожні 12 годин. При частковому високодозовому опроміненні абдомінальної ділянки призначають по 8 мг кожні 8 годин. Препарат приймають протягом усього курсу хіміо- та променевої терапії, а також 1-2 дні (при необхідності – 3-5 днів) після її закінчення. Високо Еметогенна хіміотерапія: дорослим та дітям старше 12 років внутрішньо призначають 24 мг ондансетрону (одночасно з дексаметазоном фосфатом) за 1-2 години до початку хіміотерапії. Для профілактики пізнього блювання у наступні дні по 8 мг 2 рази на добу протягом усього курсу хіміотерапії, а також 5 днів після її закінчення. При хіміотерапії у дітей 4-12 років внутрішньо призначають: спочатку по 4 мг 3 рази на добу (за 30 хвилин до початку курсу, потім через 4 та 8 годин). Для профілактики пізнього блювання призначають по 4 мг кожні 8 годин 1-2 дні, потім по 4 мг 2 рази на добу протягом усього курсу, а також 5 днів після його закінчення. Післяопераційна нудота та блювання: дорослим та дітям старше 12 років призначають по 16 мг за 1 годину до анестезії. Дітям віком до 12 років не призначають. Максимальна добова доза ондансетрону становить 32 мг, для пацієнтів з помірними та тяжкими порушеннями функції печінки – 8 мг.ПередозуванняСимптоми: посилення побічних реакцій.Умови відпустки з аптекЗа рецептомВідео на цю тему
406,00 грн
398,00 грн
Склад, форма випуску та упаковкаАктивна речовина: ондансетрон гідрохлорид 16 мг; допоміжні речовини: Вітепсол Н 15.Опис лікарської формиСупозиторії ректальні.Фармакотерапевтична групаОндансетрон є селективним антагоністом рецепторів 5НТ3 (серотоніну). Лікарські засоби для цитостатичної хіміотерапії та радіотерапія можуть спричинити підвищення рівня серотоніну, який шляхом активації вагусних аферентних волокон, що містять рецептори 5-НТ3, викликає блювотний рефлекс. Ондансетрон гальмує появу блювотного рефлексу шляхом блокади рецепторів 5-НТ3 лише на рівні нейронів як центральної, і периферичної нервової системи. Очевидно, на цьому механізмі дії засноване попередження та лікування післяопераційної та спричиненої цитостатичною хіміо- та радіотерапією блювоти та нудоти.Показання до застосуванняПрофілактика нудоти та блювання при проведенні протипухлинної хіміо- або променевої терапії; профілактика та лікування нудоти та блювання у післяопераційному періоді.Протипоказання до застосуванняПідвищена чутливість до ондансетрону або до будь-якого іншого компонента препарату.Вагітність та лактаціяПротипоказане застосування при вагітності та в період лактації (грудного вигодовування). Застосування препарату протипоказане для дітей.Побічна діяЗ боку органів шлунково-кишкового тракту: запор/діарея, сухість у роті, гикавка, транзиторне підвищення рівня АСТ та АЛТ. З боку нервової системи та органів чуття: головний біль, запаморочення, спонтанні рухові розлади та судоми, порушення гостроти зору, екстрапірамідні порушення (при парентеральному застосуванні). З боку серцево-судинної системи та крові (кровотворення, гемостаз): непритомність, біль у грудній клітці, у ряді випадків з депресією сегмента ST, брадикардія, аритмія, артеріальна гіпотензія. Алергічні реакції: кропив'янка, бронхоспазм, ларингоспазм, ангіоневротичний набряк, анафілаксія. Інші: лихоманка, відчуття жару, приплив крові до обличчя, гіпокаліємія, гіперкреатинінемія, місцеві реакції (біль, почервоніння та печіння у місці ін'єкції); печіння в області ануса та прямої кишки (супозиторії).Взаємодія з лікарськими засобамиОскільки ондансетрон метаболізується ферментною системою печінки (цитохром P450), потрібна обережність при спільному застосуванні з індукторами ізоферментів CYP2D6 і CYP3A цитохрому P450 (барбітурати, карбамазепін, гризеофульвін, закис азоту, папаверін, папаверін, папаверін, , а також з інгібіторами ізоферментів P450 CYP2D6 і CYP3A (аллопуринол, антибіотики-макроліди, антидепресанти-інгібітори МАО, хлорамфенікол, циметидин, пероральні контрацептиви естрогену, дилтиазем, ловастатин, метронідазол, омепразол, пропранолол, хінідин, хінін, верапаміл).Спосіб застосування та дозиПри помірній еметогенній хіміотерапії або радіотерапії: 16 мг ондансетрону за 1-2 години до початку проведення основної терапії. При високоеметогенній хіміотерапії: доза, що рекомендується, становить 16 мг одночасно з внутрішньовенним введенням 20 мг дексаметазону за 1-2 години до початку проведення хіміотерапії. При помірній еметогенній хіміотерапії або радіотерапії: 16 мг ондансетрону за 1-2 години до початку проведення основної терапії. При високоеметогенній хіміотерапії: доза, що рекомендується, становить 16 мг одночасно з внутрішньовенним введенням 20 мг дексаметазону за 1-2 години до початку проведення хіміотерапії. Препарат застосовують ректально. Щоб вийняти супозиторій з коміркового упаковки, слід відламати одну комірку з супозиторієм по насічці і з'єднавши краї стрічки, потягнути за них у різні боки. Супозиторій вводиться в задній прохід загостреним кінцем, наскільки можна глибоко. Для зручнішого введення супозиторію рекомендується нахилитися, сісти навпочіпки або лягти на бік, підібгавши ноги. Вибір режиму дозування визначається вираженістю еметогенної дії протипухлинної терапії, що проводиться.ПередозуванняЄ обмежений досвід передозування ондасетрону. У більшості випадків симптоми схожі на побічні реакції при застосуванні препарату у рекомендованих дозах.Запобіжні заходи та особливі вказівкиНе рекомендується вводити в одному шприці іншими препаратами. Ін'єкційні форми розводять лише розчинами, що рекомендуються. Сумісний з інфузійними розчинами натрію та калію хлориду, декстрози, маніту, Рінгера. Перед їх введенням слід переконатися у відсутності великих частинок та змін кольору (якщо дозволяє контейнер); преципітат, що міститься на стінках ампули (на активність та безпеку не впливає), розчиняють шляхом енергійного струшування; ампули не автоклавують, захищають від дії світла.Умови відпустки з аптекЗа рецептомВідео на цю тему
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
276,00 грн
Склад, форма випуску та упаковкаРозчин - 1 мл: Активна речовина: ондансетрон гідрохлориду дигідрат 2.49 мг, що відповідає вмісту ондансетрону 2 мг. 4 мл - поліетиленові ампули (5) - пачки картонні.Опис лікарської формиРозчин для внутрішньовенного та внутрішньовенного введення безбарвний або пофарбований, прозорий.Фармакотерапевтична групаПротиблювотний засіб. Ефективно попереджає та усуває нудоту та блювання, що виникають на тлі протипухлинної хіміотерапії або променевої терапії, а також у післяопераційному періоді. Механізм дії обумовлений здатністю ондансетрону селективно блокувати серотонінові 5-HT3-рецептори. Вважають, що у виникненні нудоти та блювання при проведенні протипухлинної терапії важливу роль відіграє стимуляція аферентних волокон блукаючого нерва серотоніном, що виділяється з ентерохромафінних клітин слизової оболонки ШКТ. Блокуючи 5-HT3-рецептори, ондансетрон попереджає виникнення блювотного рефлексу. Крім того, ондансетрон пригнічує центральні ланки блювотного рефлексу, блокуючи 5-HT3-рецептори дна IV шлуночка (area postrema).ФармакокінетикаПісля прийому внутрішньо онсетрон добре всмоктується з ШКТ. Зазнає ефекту "першого проходження" через печінку. Зв'язування із білками високе (70-76%). Біотрансформується у печінці, головним чином шляхом гідроксилювання. Середній T1/2 у дорослих пацієнтів близько 4 годин. При порушенні функції печінки спостерігається збільшення T1/2.Клінічна фармакологіяПротиблювотний препарат центральної дії, що блокує серотонінові рецептори.Показання до застосуванняПрофілактика нудоти та блювання при проведенні протипухлинної хіміо- або променевої терапії; профілактика та лікування нудоти та блювання у післяопераційному періоді.Протипоказання до застосуванняI триместр вагітності, підвищена чутливість до ондансетрону.Вагітність та лактаціяОндансетрон протипоказаний до застосування у І триместрі вагітності. При необхідності застосування у період лактації слід припинити грудне вигодовування.Побічна діяЗ боку центральної нервової системи: головний біль; рідко - транзиторні порушення зору та запаморочення (при швидкому внутрішньовенному введенні), мимовільні рухи. З боку серцево-судинної системи: рідко – біль у грудях, аритмії, брадикардія, артеріальна гіпотензія. З боку травної системи: запори, діарея, біль у животі, транзиторне підвищення рівня трансаміназ у сироватці крові. Алергічні реакції: рідко – бронхоспазм, ангіоневротичний набряк, кропив'янка; в окремих випадках – анафілактичні реакції. Інші: відчуття тепла та припливу крові до голови та епігастральної області.Взаємодія з лікарськими засобамиУ зв'язку з тим, що ондансетрон метаболізується в печінці ізоферментами системи цитохрому P450, при одночасному застосуванні з лікарськими засобами, які є індукторами або інгібіторами цієї ферментної системи, можливі зміни кліренсу та T1/2 ондансетрону.Спосіб застосування та дозиІндивідуальний, залежно від показань та схеми лікування.Запобіжні заходи та особливі вказівкиПри застосуванні у пацієнтів з помірними та вираженими порушеннями функції печінки не рекомендують перевищувати дозу 8 мг на добу. З обережністю використовують ондансетрон при хірургічних втручаннях черевної порожнини, т.к. його застосування може маскувати прогресуючу кишкову непрохідність.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
241,00 грн
196,00 грн
Склад, форма випуску та упаковкаРозчин - 1 мл: Активна речовина: ондансетрон гідрохлориду дигідрат 2.49 мг, що відповідає вмісту ондансетрону 2 мг. 4 мл - поліетиленові ампули (5) - пачки картонні.Опис лікарської формиРозчин для внутрішньовенного та внутрішньом'язового введення; безбарвний або пофарбований, прозорий.Фармакотерапевтична групаПротиблювотний засіб. Ефективно попереджає та усуває нудоту та блювання, що виникають на тлі протипухлинної хіміотерапії або променевої терапії, а також у післяопераційному періоді. Механізм дії обумовлений здатністю ондансетрону селективно блокувати серотонінові 5-HT3-рецептори. Вважають, що у виникненні нудоти та блювання при проведенні протипухлинної терапії важливу роль відіграє стимуляція аферентних волокон блукаючого нерва серотоніном, що виділяється з ентерохромафінних клітин слизової оболонки ШКТ. Блокуючи 5-HT3-рецептори, ондансетрон попереджає виникнення блювотного рефлексу. Крім того, ондансетрон пригнічує центральні ланки блювотного рефлексу, блокуючи 5-HT3-рецептори дна IV шлуночка (area postrema).ФармакокінетикаПісля прийому внутрішньо онсетрон добре всмоктується з ШКТ. Зазнає ефекту "першого проходження" через печінку. Зв'язування із білками високе (70-76%). Біотрансформується у печінці, головним чином шляхом гідроксилювання. Середній T1/2 у дорослих пацієнтів близько 4 годин. При порушенні функції печінки спостерігається збільшення T1/2.Клінічна фармакологіяПротиблювотний препарат центральної дії, що блокує серотонінові рецептори.Показання до застосуванняПрофілактика нудоти та блювання при проведенні протипухлинної хіміо- або променевої терапії; профілактика та лікування нудоти та блювання у післяопераційному періоді.Протипоказання до застосуванняI триместр вагітності, підвищена чутливість до ондансетрону.Вагітність та лактаціяОндансетрон протипоказаний до застосування у І триместрі вагітності. При необхідності застосування у період лактації слід припинити грудне вигодовування.Побічна діяЗ боку ЦНС: головні болі; рідко - транзиторні порушення зору та запаморочення (при швидкому внутрішньовенному введенні), мимовільні рухи. З боку серцево-судинної системи: рідко - біль у грудях, аритмії, брадикардія, артеріальна гіпотензія. З боку травної системи: ;запори, діарея, біль у животі, транзиторне підвищення рівня трансаміназ у сироватці крові. Алергічні реакції: рідко - бронхоспазм, ангіоневротичний набряк, кропив'янка; в окремих випадках – анафілактичні реакції. Інші: відчуття тепла і припливу крові до голови та епігастральної області.Взаємодія з лікарськими засобамиУ зв'язку з тим, що ондансетрон метаболізується в печінці ізоферментами системи цитохрому P450, при одночасному застосуванні з лікарськими засобами, які є індукторами або інгібіторами цієї ферментної системи, можливі зміни кліренсу та T1/2 ондансетрону.Спосіб застосування та дозиІндивідуальний, залежно від показань та схеми лікування.Запобіжні заходи та особливі вказівкиПри застосуванні у пацієнтів з помірними та вираженими порушеннями функції печінки не рекомендують перевищувати дозу 8 мг на добу. З обережністю використовують ондансетрон при хірургічних втручаннях черевної порожнини, т.к. його застосування може маскувати прогресуючу кишкову непрохідність.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
220,00 грн
Склад, форма випуску та упаковкаРозчин - 1 мл: Активна речовина: ондансетрон гідрохлориду дигідрат 2.49 мг, що відповідає вмісту ондансетрону 2 мг. Допоміжні речовини: натрію хлорид – 9 мг, лимонна кислота безводна – 0.46 мг, натрію цитрату дигідрат – 0.31 мг, вода д/і – до 1 мл. 4 мл - поліетиленові ампули (5) - пачки картонні.Опис лікарської формиРозчин для внутрішньовенного та внутрішньом'язового введення; безбарвний або пофарбований, прозорий.Фармакотерапевтична групаПротиблювотний засіб. Ефективно попереджає та усуває нудоту та блювання, що виникають на тлі протипухлинної хіміотерапії або променевої терапії, а також у післяопераційному періоді. Механізм дії обумовлений здатністю ондансетрону селективно блокувати серотонінові 5-HT3-рецептори. Вважають, що у виникненні нудоти та блювання при проведенні протипухлинної терапії важливу роль відіграє стимуляція аферентних волокон блукаючого нерва серотоніном, що виділяється з ентерохромафінних клітин слизової оболонки ШКТ. Блокуючи 5-HT3-рецептори, ондансетрон попереджає виникнення блювотного рефлексу. Крім того, ондансетрон пригнічує центральні ланки блювотного рефлексу, блокуючи 5-HT3-рецептори дна IV шлуночка (area postrema).ФармакокінетикаПісля прийому внутрішньо онсетрон добре всмоктується з ШКТ. Зазнає ефекту "першого проходження" через печінку. Зв'язування із білками високе (70-76%). Біотрансформується у печінці, головним чином шляхом гідроксилювання. Середній T1/2 у дорослих пацієнтів близько 4 годин. При порушенні функції печінки спостерігається збільшення T1/2.Клінічна фармакологіяПротиблювотний препарат центральної дії, що блокує серотонінові рецептори.Показання до застосуванняПрофілактика нудоти та блювання при проведенні протипухлинної хіміо- або променевої терапії; профілактика та лікування нудоти та блювання у післяопераційному періоді.Протипоказання до застосуванняI триместр вагітності, підвищена чутливість до ондансетрону.Вагітність та лактаціяОндансетрон протипоказаний до застосування у І триместрі вагітності. При необхідності застосування у період лактації слід припинити грудне вигодовування.Побічна діяЗ боку ЦНС: головні болі; рідко - транзиторні порушення зору та запаморочення (при швидкому внутрішньовенному введенні), мимовільні рухи. З боку серцево-судинної системи: рідко - біль у грудях, аритмії, брадикардія, артеріальна гіпотензія. З боку травної системи: ;запори, діарея, біль у животі, транзиторне підвищення рівня трансаміназ у сироватці крові. Алергічні реакції: рідко - бронхоспазм, ангіоневротичний набряк, кропив'янка; в окремих випадках – анафілактичні реакції. Інші: відчуття тепла і припливу крові до голови та епігастральної області.Взаємодія з лікарськими засобамиУ зв'язку з тим, що ондансетрон метаболізується в печінці ізоферментами системи цитохрому P450, при одночасному застосуванні з лікарськими засобами, які є індукторами або інгібіторами цієї ферментної системи, можливі зміни кліренсу та T1/2 ондансетрону.Спосіб застосування та дозиІндивідуальний, залежно від показань та схеми лікування.Запобіжні заходи та особливі вказівкиПри застосуванні у пацієнтів з помірними та вираженими порушеннями функції печінки не рекомендують перевищувати дозу 8 мг на добу. З обережністю використовують ондансетрон при хірургічних втручаннях черевної порожнини, т.к. його застосування може маскувати прогресуючу кишкову непрохідність.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему