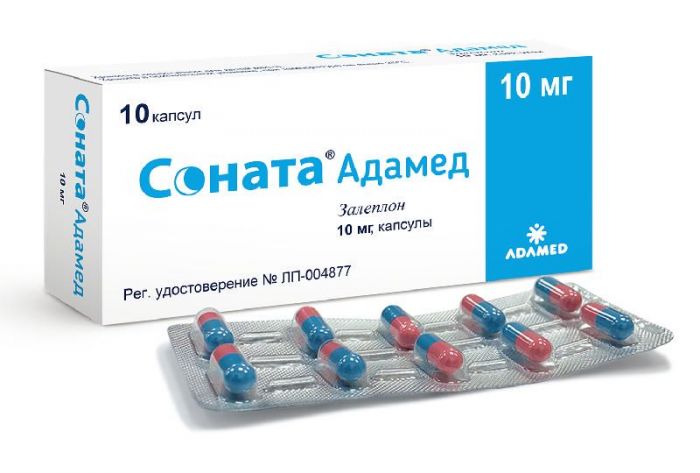
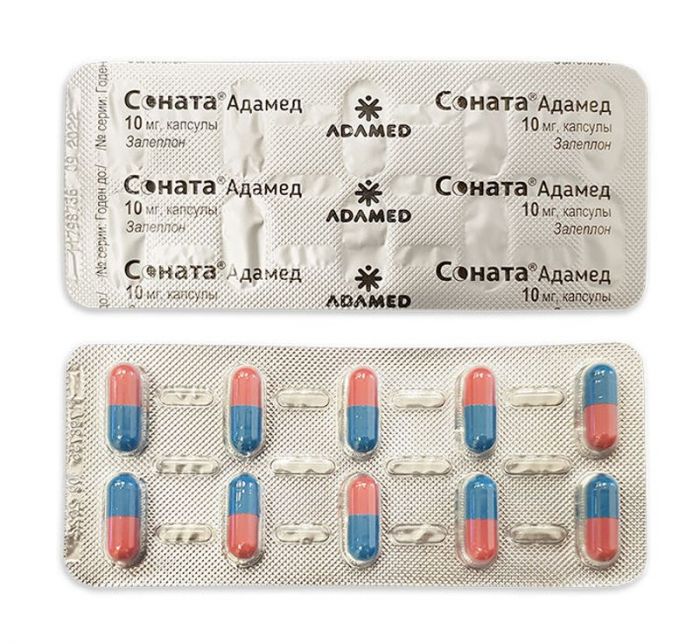
Соната адамед 10мг 10 шт капсулы
-
Страна:Польша
-
Форма выпуска:капс.
-
Дозировка:10 мг
-
Фасовка:N10
Снотворное средство.
Соната адамед 10мг 10 шт капсулы инструкция на украинскомСклад, форма випуску та упаковка
Капсули - 1 капс.
Діюча речовина: залеплон – 10,00 мг; Допоміжні речовини: целюлоза мікрокристалічна – 72,00 мг, лактози моногідрат – 71,01 мг, кремнію діоксид колоїдний – 0,85 мг, натрію лаурилсульфат – 6,80 мг, карбоксиметилкрохмаль натрію – 8,50 мг, магнію мг; Корпус: барвник заліза оксид чорний – 0,0300 %, барвник азорубін – 0,0429 %, барвник заліза оксид червоний – 0,1600 %, діоксид титану – 2,3333 %, желатин – до 100,00 %; Кришечка: барвник індигокармін – 0,0471 %, титану діоксид – 1,0000 %, желатин – до 100,00 %.По 10 капсул у блістер із ПВХ та фольги алюмінієвої.
По 1 або 2 блістери разом з інструкцією із застосування в пачку з картону.
Опис лікарської форми
Тверді желатинові капсули №3, корпус рожевого кольору, кришечка блакитного кольору.
Вміст капсул – порошок білого або майже білого кольору.
Фармакотерапевтична група
Снодійний засіб.
Фармакокінетика
Всмоктування
При прийомі внутрішньо швидко і майже повністю (~ 71%) всмоктується, досягаючи максимальної концентрації у крові через 1 годину. Внаслідок пресистемного метаболізму абсолютна біодоступність становить приблизно 30%.
Розподіл
Залеплон є жиророзчинною сполукою. Об'єм розподілу після внутрішньовенного введення становить близько 1,4±0,3 л/кг. Імовірність взаємодії з іншими лікарськими засобами дуже мала, тому що приблизно 60% зв'язується з білками плазми.
Метаболізм
У первинному метаболізмі бере участь альдегідоксидаза, що призводить до утворення 5-оксозалеплону. Ізофермент CYP3A4 також бере участь у метаболізмі залеплону з утворенням дезетилзалеплону, який у свою чергу за допомогою альдегідоксидази перетворюється на 5-оксо-дезетил-залеплон. Надалі продукти окиснення піддаються кон'югації з глюкуроновою кислотою. Усі метаболіти залеплону позбавлені активності. При добовій дозі до 30 мг кумуляції не спостерігається. Період напіввиведення залеплону ~ 1 год. Плазмова концентрація знаходиться у прямій пропорційній залежності від дози.
Виведення
Здійснюється у вигляді неактивних метаболітів, головним чином через нирки (71%) та через кишечник (17%). 57% прийнятої дози виявляється у сечі у вигляді 5-оксозалеплону або його метаболітів, 9% дози – у вигляді 5-оксо-дезетилзалеплону або його метаболіту (глюкуроніду), частина дози, що залишилася, – у вигляді менш значущих метаболітів. Серед метаболітів, що виводяться через кишечник, переважає 5-оксозалеплон. Швидко виводиться із організму.
Фармакокінетика у спеціальних груп пацієнтів
Пацієнти похилого віку
Фармакокінетика у осіб похилого віку, включаючи пацієнтів старше 75 років, практично не відрізняється від такої у молодших пацієнтів.
Пацієнти з порушенням функції печінки
Залеплон метаболізується переважно в печінці та значною мірою піддається пресистемному метаболізму. У пацієнтів з компенсованим та декомпенсованим цирозом печінки кліренс залеплону після прийому внутрішньо був знижений на 70% та 87% відповідно, що призводило до значного підвищення середніх значень Сmax та площі під фармакокінетичною кривою «концентрація-час» (AUC) (до 4 та 7 у пацієнтів із компенсованим та декомпенсованим цирозом печінки відповідно) порівняно зі здоровими добровольцями. У пацієнтів з печінковою недостатністю легкого та середнього ступеня тяжкості доза залеплону має бути знижена. Препарат не рекомендований пацієнтам із тяжкою печінковою недостатністю.
Пацієнти з порушенням функції нирок
Фармакокінетика залеплона у пацієнтів з нирковою недостатністю легкого та середнього ступеня тяжкості істотно не відрізняється від такої у здорових, хоча концентрація неактивних метаболітів у них вища. Фармакокінетика залеплону у пацієнтів з тяжкою нирковою недостатністю не вивчалась.
Фармакодинаміка
Снодійний засіб піразоло-піримідинового ряду, за хімічною структурою відрізняється від бензодіазепінів та інших снодійних препаратів. Виборчо зв'язується з бензодіазепіновими рецепторами І типу. Фармакокінетичний профіль залеплону характеризується швидким всмоктуванням та виведенням. У поєднанні з властивими його підтипу характеристиками селективного зв'язування рецепторів, з високою селективністю та низькою афінністю щодо бензодіазепінових рецепторів I типу, ці властивості визначають характеристики залеплону в цілому. Істотно скорочує латентний час засинання, продовжує час сну (у першій половині ночі), не викликає змін співвідношення фаз сну. Дози 10 мг не спричиняють фармакологічної толерантності при 2-4-тижневому прийомі.
Показання до застосування
Препарат Соната® Адамед показаний для лікування пацієнтів з безсонням, у яких утруднено засипання. Він показаний лише в тих випадках, коли це порушення носить тяжкий характер, призводить до надмірної втоми та спричиняє зниження працездатності.
Протипоказання до застосуванняПідвищена чутливість до залеплону або до будь-якого з компонентів препарату; Печінкова недостатність; Тяжка ниркова недостатність; Синдром нічного апное сну; Тяжка дихальна недостатність; Міастенія; Вагітність; Період грудного вигодовування; Дефіцит лактази, непереносимість лактози, глюкозо-галактозна мальабсорбція; Дитячий вік віком до 18 років; Літній вік (для цього дозування).
З обережністю: хронічна дихальна недостатність, ниркова недостатність легкого та середнього ступеня тяжкості, печінкова недостатність легкого ступеня тяжкості, алкогольна або лікарська залежність (у тому числі в анамнезі), депресія.
Вагітність та лактація
Вагітність
Дослідження у тварин не показали тератогенних та ембріотоксичних ефектів, однак наявних даних недостатньо для оцінки безпеки залеплону під час вагітності та грудного вигодовування.
Зважаючи на відсутність даних, залеплон протипоказаний під час вагітності. При призначенні препарату жінкам дітородного віку перед початком терапії слід виключити вагітність та підібрати надійний контрацептивний засіб. Лікарю слід в індивідуальному порядку попереджати пацієнток про необхідність негайного звернення до лікаря у разі зачаття або планування вагітності.
У разі необхідності застосування високих доз залеплону під час пологів у новонародженого можливий розвиток гіпотермії, м'язової гіпотонії, помірного пригнічення дихання внаслідок фармакологічної дії препарату.
У немовлят, народжених від матерів, які постійно приймали бензодіазепіни або бензодіазепіноподібні препарати на пізніх термінах вагітності, може розвиватися фізична залежність, а також ризик розвитку симптомів «скасування» у постнатальному періоді.
Період грудного вигодовування
Залеплон проникає у грудне молоко, тому протипоказаний до застосування у період грудного вигодовування.
Побічна дія
Найбільш поширеними небажаними ефектами залеплону є амнезія, парестезія, сонливість та дисменорея.
Небажані реакції, представлені нижче, перераховані відповідно до ураження органів і систем органів і частотою народження. Частота народження визначається таким чином: дуже часто (≥ 1/10); часто (від ≥ 1/100 до < 1/10); нечасто (від ≥ 1/1000 до < 1/100); рідко (від ≥ 1/10000 до < 1/1000); дуже рідко (< 1/10 000, включаючи окремі випадки); невідомо (неможливо оцінити на підставі наявних даних). У межах кожної групи небажаної реакції представлені порядку зменшення серйозності.
Порушення з боку імунної системи: Дуже рідко: Анафілактичні/анафілактоїдні реакції.
Порушення з боку обміну речовин та харчування: Нечасто – Зниження апетиту.
Порушення психіки: Нечасто - Деперсоналізація, Галюцинації, Депресія, Сплутаність свідомості, Апатія; Невідомо – Сомнамбулізм.
Порушення з боку нервової системи: Часто – Амнезія**, Парестезія, Сонливість; Нечасто - Атаксія / порушення координації, Запаморочення, Порушення уваги, Паросмія, Порушення мови (дизартрія, невиразна мова), Гіпестезія.
Порушення органу зору: Нечасто - Порушення зору, Диплопія.
Порушення з боку органу слуху та лабіринтні порушення: Нечасто – гіперакузія.
Порушення з боку шлунково-кишкового тракту: Нечасто – Нудота.
Порушення з боку печінки та жовчовивідних шляхів: Невідомо – гепатотоксичність (підвищення активності «печінкових» ферментів).
Порушення з боку шкіри та підшкірних тканин: Нечасто – реакція фотосенсибілізації; Невідомо – Ангіоневротичний набряк.
Порушення з боку статевих органів та молочної залози: Часто – Дисменорея.
Загальні розлади та порушення у місці введення: Нечасто – Астенія, Недуг, Депресія*, Амнезія**.
На фоні лікування бензодіазепінами та бензодіазепіноподібними препаратами може маніфестувати прихована депресія.
При застосуванні препарату в терапевтичних дозах, що рекомендуються, може розвиватися антероградна амнезія. Цей ризик підвищується прийому більш високих доз. Амнезія може супроводжуватися неадекватною поведінкою.
Психічні та «парадоксальні» реакції
На тлі прийому бензодіазепінів або бензодіазепіноподібних препаратів можуть розвиватися реакції типу неусидливості, тривожності, дратівливості, зниженого контролю, агресії, порушень мислення, марення, нападів сильного гніву, нічних кошмарів, деперсоналізації, галюцинацій, психозу, неадек небажані поведінкові реакції. Вони частіше розвиваються у людей похилого віку.
Залежність
Прийом препарату (навіть у терапевтичних дозах) може призвести до розвитку фізичної залежності: припинення лікування може супроводжуватися синдромом відміни. Може сформуватись психічна залежність. Було описано зловживання бензодіазепінами та бензодіазепіноподібними речовинами.
Взаємодія з лікарськими засобами
Прийом разом із алкоголем не рекомендується.
Алкоголь посилює седативну дію залеплону, що може впливати на здатність до керування транспортом та роботи з механізмами.
Спільне застосування з іншими речовинами, що діють на центральну нервову систему, потребує обережності.
Одночасний прийом антипсихотичних (нейролептичних), інших снодійних, анксіолітичних, седативних, антидепресивних, протиепілептичних лікарських препаратів, засобів для загальної анестезії, блокаторів Н1-гістамінових рецепторів, що володіють седативним ефектом, наркотичних аналгетиків підсилює.
Спільне застосування седативних лікарських засобів, таких як бензодіазепіни або подібних до них діючих речовин, таких як залеплон, з опіоїдними анальгетиками підвищує ризик седації, пригнічення дихання, коми та смерті через адитивну пригнічуючу дію на ЦНС. Дозування та тривалість спільного застосування повинні бути обмежені.
При одночасному застосуванні з наркотичними аналгетиками можлива поява ейфоричного ефекту останніх, що веде до розвитку лікарської залежності.
Циметидин, інгібітор ізоферменту CYP3А4 та альдегідоксидази, викликає підвищення концентрації залеплону в плазмі крові на 85 %, що обумовлено його інгібуючою дією як на первинні (альдегідоксидаза), так і на вторинні (ізофермент CYP3A4) фермент. Тому рекомендується бути обережними при одночасному застосуванні циметидину і залеплону. Сильні інгібітори ізоферменту CYP3А4 (кетоконазол, еритроміцин) викликають підвищення концентрації залеплону в плазмі та посилення його седативної дії. Одночасний прийом залеплону з разовою дозою 800 мг еритроміцину, сильного селективного інгібітору CYP3A4, спричиняв збільшення концентрації залеплону в плазмі крові на 34 %. Корекція дози залеплону не потрібна, але пацієнтам необхідно повідомити про можливість посилення седативної дії.
Потужні індуктори мікросомальних ферментів печінки (у тому числі рифампіцин, карбамазепін, фенобарбітал) можуть спричинити зниження концентрації залеплону. Спільне застосування залеплону та індукторів ізоферменту СYРЗА4, таких як рифампіцин, карбамазепін та фенобарбітал, може призвести до зниження ефективності залеплону.
Залеплон не впливає на фармакодинаміку та фармакокінетику дигоксину та варфарину, речовин з вузьким терапевтичним діапазоном; корекція дози цих препаратів не потрібна через їх низький терапевтичний індекс.
Взаємодія ібупрофену із залеплоном не виявлено.
Застосування залеплону в разовій дозі 10 мг та венлафаксину (уповільненого вивільнення) у дозі 75 мг та 150 мг на добу, не впливало на згадку (швидке та відстрочене відтворення слів) або психомоторну активність (тест заміни цифрових символів). Крім того, фармакокінетична взаємодія між залеплоном та венлафаксином (уповільненого вивільнення) була відсутня.
Спосіб застосування та дози
Тривалість лікування має перевищувати 2 тижнів.
Приймати внутрішньо безпосередньо перед відходом до сну, через 2 години після їди, або після того, як хворий відчує, що не може заснути.
Рекомендована доза для дорослих 10 мг. Максимальна добова доза 10 мг (слід попереджати хворих про неприпустимість прийому повторної дози протягом однієї ночі).
Особливі групи пацієнтів
Пацієнти з порушенням функції нирок
При легкому та середньому ступенів ниркової недостатності корекції дози не потрібно. Дані щодо безпеки препарату у пацієнтів з тяжкою нирковою недостатністю відсутні.
Діти
Дані щодо застосування препарату у дітей віком до 18 років відсутні, тому в цій віковій групі препарат протипоказаний.
Передозування
Відсутні дані про токсичну концентрацію препарату у людини.
Подібно до бензодіазепінів та інших бензодіазепіноподібних препаратів передозування не викликає загрозливих для життя станів, якщо залеплон не приймався у комбінації з іншими засобами, що пригнічують ЦНС, включаючи алкоголь. У разі передозування слід враховувати можливість спільного прийому кількох речовин.
Симптоми передозування
Симптоми гноблення ЦНС у вигляді гноблення свідомості, що варіює від сонливості до коми. У легких випадках можливі сонливість, сплутаність свідомості, летаргія, у більш тяжких випадках – атаксія, м'язова гіпотонія, зниження артеріального тиску, пригнічення дихання, забарвлення сечі в синьо-зелений колір (ознака розвитку хроматурії), рідше кома, у дуже рідкісних випадках зі смертельним. результатом.
Лікування
Антагоністом залеплону є флумазеніл, який можна застосовувати як антидот при передозуванні препарату. У першу годину після передозування, у пацієнта свідомості, слід викликати блювоту; пацієнту у несвідомому стані, промивають шлунок, призначають активоване вугілля. Моніторинг серцевої та дихальної діяльності проводять у відділенні інтенсивної терапії.
Запобіжні заходи та особливі вказівки
У пацієнтів, які приймали седативні/снодійні засоби, були описані такі види складної поведінки, як «керування соном» (тобто керування автомобілем при неповному пробудженні після прийому седативних/снодійних засобів, з наступною амнезією). Ці явища можуть розвиватися як в осіб, які приймали седативні/снодійні засоби, так і в осіб, які їх не приймали. Хоча такі види поведінки, як «водіння уві сні», можуть розвиватися при прийомі лише седативних/снодійних засобів у терапевтичних дозах, очевидно, що вживання алкоголю та інших речовин, що пригнічують ЦНС, спільно з седативними/снодійними засобами може сприяти підвищенню ризику розвитку такої поведінки , а також перевищення максимальної рекомендованої добової дози.Через ризик для пацієнта та оточуючих при розвитку епізодів «водіння уві сні» рекомендується припинити прийом залеплону. Після прийому седативних/снодійних засобів у пацієнтів можуть відзначатися й інші види складної поведінки при неповному пробудженні (наприклад, приготування та вживання їжі, здійснення телефонних дзвінків, статевий акт). Як і у разі водіння уві сні, пацієнти зазвичай не пам'ятають про ці події.
У пацієнтів, які приймають седативні/снодійні засоби, включаючи залеплон, описані важкі анафілактичні/анафілактоїдні реакції: ангіоневротичний набряк язика, голосових зв'язок або гортані після прийому перших або наступних доз седативних/снодійних засобів, включаючи залеплон. У деяких пацієнтів, які приймають седативні/снодійні засоби, додатково розвивалися задишка, спазм горла або нудота, блювання. Деяким пацієнтам була потрібна невідкладна медична допомога. Якщо ангіоневротичний набряк поширюється на мову, голосові зв'язки або гортань, може розвинутись обструкція дихальних шляхів, що може призвести до смерті. Пацієнтам, у яких розвинувся ангіоневротичний набряк на фоні лікування залеплоном, не слід приймати препарати, що містять цю речовину.
Безсоння може бути симптомом фізичного чи психічного захворювання. Якщо після короткострокового лікування залеплоном безсоння зберігається або прогресує, слід провести повторну діагностику для встановлення діагнозу.
Залеплон характеризується коротким періодом напіввиведення із плазми крові. Якщо пацієнт прокидається незабаром після опівночі, слід розглянути альтернативні варіанти лікування. Приймати другу дозу протягом однієї ночі заборонено.
Спільне застосування залеплону з іншими лікарськими засобами, які мають відомий вплив на ізофермент СYРЗА4, може призвести до змін концентрації залеплону в плазмі.
Ризик при сумісному застосуванні з опіоїдними анальгетиками
Спільне застосування препарату з опіоїдними аналгетиками може призвести до седації, пригнічення дихання, коми та смерті. Через ці ризики спільне призначення седативних лікарських засобів, таких як бензодіазепіни, або подібних до них діючих речовин, таких як залеплон, з опіоїдними анальгетиками, має бути розглянуте для тих пацієнтів, для яких альтернативні варіанти лікування неможливі. Якщо рішення призначити препарат спільно з опіоїдними аналгетиками прийнято, слід застосовувати найнижчу ефективну дозу, а тривалість лікування має бути якомога коротшою. Пацієнтам слід уважно стежити за ознаками та симптомами пригнічення дихання та седації. У таких ситуаціях настійно рекомендується інформувати пацієнтів та їх опікунів (якщо застосовно), щоб вони були обізнані про ці симптоми.
Звикання
Прийом бензодіазепінів та бензодіазепіноподібних препаратів короткої дії протягом декількох тижнів може супроводжуватися зниженням снодійного ефекту.
Залежність
Прийом бензодіазепінів та бензодіазепіноподібних препаратів може призвести до розвитку фізичної та психічної залежності, ймовірність якої підвищується при застосуванні у високих дозах, тривалій терапії, хронічному алкоголізмі та наявності лікарської залежності в анамнезі. При фізичній залежності, що сформувалася, різка відміна препарату призводить до розвитку синдрому «скасування»: головного болю, болю в м'язах, вираженого стану тривоги, підвищеної напруженості і дратівливості, непосидючості, сплутаності свідомості. У тяжких випадках можливі дереалізація, деперсоналізація, гіперакузія, оніміння та поколювання в кінцівках, підвищена реакція на світло, звукові та фізичні подразники, галюцинації та епілептичні напади. При постреєстраційному застосуванні препарату отримано повідомлення про розвиток залежності,пов'язаної із застосуванням залеплону, переважно у комбінації з іншими психотропними речовинами.
Безсоння та тривожність на фоні відміни препарату
На фоні відміни лікування може розвинутись транзиторний синдром, який характеризується відновленням симптомів, які були показаннями для лікування бензодіазепінами або бензодіазепіноподібними речовинами, більш вираженою мірою. Цей синдром може супроводжуватися іншими реакціями, включаючи зміни настрою, тривожність або порушення сну та непосидючість.
Тривалість лікування
Тривалість лікування повинна бути якомога коротшою і не повинна перевищувати двох тижнів. Збільшення тривалості лікування можливе лише після повторної клінічної оцінки.
На початку лікування доцільно повідомити пацієнта, що тривалість терапії обмежена. Важливо, щоб пацієнт був проінформований про можливість розвитку синдрому "скасування", що може сприяти зменшенню тривожності, якщо такі симптоми з'являться після припинення лікування.
Порушення пам'яті та психомоторні порушення
Бензодіазепіни та бензодіазепіноподібні речовини можуть викликати антероградну амнезію та психомоторні порушення. Це найчастіше відбувається протягом кількох годин після прийому препарату. Щоб зменшити ризик розвитку таких порушень пацієнтам, не слід виконувати дії, що вимагають психомоторної координації, протягом 4 годин або більше після прийому залеплону.
Психічні та «парадоксальні» реакції
Відомо, що на тлі прийому бензодіазепінів або бензодіазепіноподібних речовин можуть розвиватися такі реакції, як непосидючість, тривожність, дратівливість, знижений контроль, агресія, порушення мислення, марення, напади сильного гніву, нічні кошмари, деперсоналізація, галюцинація та інші. Вони можуть бути викликані діючою речовиною, спонтанно розвиватися або бути результатом основного психічного або фізичного захворювання. Ці реакції частіше розвиваються в осіб похилого віку. При розвитку слід припинити прийом препарату. Будь-яке нове порушення поведінки потребує ретельної та негайної оцінки.
Особливі групи пацієнтів
Пацієнти похилого віку
Пацієнти похилого віку можуть бути більш чутливими до дії снодійних препаратів, тому їм не рекомендується застосовувати препарат у дозі 10 мг.
Зловживання алкоголем чи лікарськими препаратами
З особливою обережністю слід призначати бензодіазепіни та бензодіазепіноподібні речовини пацієнтам, які мають в анамнезі алкогольну або лікарську залежність.
Пацієнти з порушенням функцій печінки
Бензодіазепіни та бензодіазепіноподібні речовини протипоказані пацієнтам з тяжкою печінковою недостатністю, оскільки вони можуть сприяти розвитку енцефалопатії. У пацієнтів з печінковою недостатністю легкого або середнього ступеня тяжкості біодоступність залеплону підвищена через зниження кліренсу. У таких пацієнтів слід проводити корекцію дози.
Пацієнти з дихальною недостатністю
При призначенні седативних препаратів пацієнтам з хронічною дихальною недостатністю слід дотримуватися обережності.
Псигосп
Бензодіазепіни та бензодіазепіноподібні препарати не рекомендується застосовувати для початкової терапії психотичних розладів.
Депресія
Бензодіазепіни та бензодіазепіноподібні препарати не слід застосовувати як монотерапію при депресії або тривожності, пов'язаній з депресією (у таких пацієнтів вони можуть спровокувати суїцидальну поведінку). Крім того, через підвищений ризик передозування у пацієнтів з депресією, лікарські засоби, включаючи залеплон, слід призначати в мінімально необхідних дозах.
Вплив на здатність до керування автотранспортом та управління механізмами
Седативний ефект, амнезія, зниження концентрації уваги та м'язової сили несприятливо впливають на здібності, необхідні для керування автомобілем та виконання інших видів діяльності. Недостатність кількості сну збільшує ймовірність порушення уваги. У період лікування рекомендується дотримуватися обережності при керуванні транспортними засобами та зайнятті видами діяльності, що вимагають підвищеної концентрації уваги та швидких психомоторних реакцій.
Умови зберігання
При кімнатній температурі
Умови відпустки з аптек
За рецептом
Відео на цю темуИнформация, касающаяся данного товара
Производит Соната адамед 10мг 10 шт капсулы компания Адамед Фарма. Само производство расположено в стране Польша.
Тут Вы всегда можете купить Соната адамед 10мг 10 шт капсулы онлайн в Украине и оформить доставку на дом (работаем со всеми городами). Если Вы ищете Соната адамед 10мг 10 шт капсулы в Украине, то Вам однозначно к нам! Мы продаем нашу продукцию в таких городах как Киев, Винница, Кропивницкий (Кировоград), Полтава, Харьков, Днепр, Луганск, Ровно, Херсон, Донецк, Луцк, Хмельницкий, Житомир, Львов, Сумы, Черкассы, Запорожье, Николаев, Тернополь, Чернигов, Ивано-Франковск, Одесса, Ужгород, Черновцы и в любом другом городе. Обратите внимание на этот товар. Необходима быстрая доставка Соната адамед 10мг 10 шт капсулы? Мы отправляем продукцию в день заказа или на следующий рабочий день. Не болейте!
Если Вас заинтересовал этот товар, обратите внимание на его аналоги: Донормил 15мг 30 шт. таблетки покрытые пленочной оболочкой, Мелаксен 3мг 24 шт. таблетки, Формула сна таблетки 40 шт. эвалар, Циркадин 2мг 21 шт. таблетки пролонгированного действия, Валокордин-доксиламин 25мг/мл 20мл капли для приема внутрь.