Лекарства и БАД Хиты продаж
Склад, форма випуску та упаковкаПігулки - 1 таб. активна речовина: оланзапін 10,00 мг; допоміжні речовини: желатин 7,00 мг, манітол 6,00 мг, аспартам 0,80 мг, метилпарагідроксибензоат натрію 0,15 мг, пропілпарагідроксибензоат натрію 0,05 мг. По 7 пігулок у блістері. По 4 блістери разом з інструкцією по застосуванню поміщають у картонну пачку.Опис лікарської формиКруглі таблетки жовтого кольору.Фармакотерапевтична групаАнтипсихотичне засіб (нейролептик).ФармакокінетикаДисперговані таблетки оланзапіну та таблетки оланзапіну, покриті оболонкою, біоеквівалентні та мають подібну швидкість та ступінь всмоктування. Дисперговані таблетки оланзапіну застосовуються в тій же кількості та з тією ж частотою, що і таблетки оланзапіну, вкриті оболонкою. Дисперговані таблетки оланзапіну можна застосовувати замість таблеток оланзапіну, покритих оболонкою. Всмоктування. Після прийому внутрішньо оланзапін добре всмоктується із ШКТ. Cmax у плазмі досягається через 5-8 годин. Всмоктування оланзапіну не залежить від їди. У дослідженнях з різними дозами в діапазоні від 1 до 20 мг показано, що концентрації оланзапіну в плазмі змінюються лінійно та пропорційно дозі. Розподіл. При концентрації у плазмі від 7 до 1000 нг/мл зв'язування з білками плазми становить близько 93%. Оланзапін в основному зв'язується з альбуміном та кислим α1-глікопротеїном. Метаболізм. Оланзапін метаболізується в печінці внаслідок процесів кон'югації та окислення. Основним циркулюючим метаболітом є 10-N-глюкуронід, який теоретично не проникає через гематоенцефалічний бар'єр. Ізоферменти CYP1A2 та CYP2D6 беруть участь в утворенні N-дезметил- та 2-гідроксиметил-метаболітів оланзапіну. Обидва метаболіти в експериментальних дослідженнях на тваринах мають значно менш виражену фармакологічну активність in vivo, ніж оланзапін. Основна фармакологічна активність препарату обумовлена незміненою речовиною - оланзапіном, що має здатність проникати через гематоенцефалічний бар'єр. Активність ізоферменту CYP2D6 не впливає на рівень метаболізму оланзапіну. Виведення. У здорових добровольців після внутрішнього прийому середній T1/2 становить 33 год (21-54 год для 5-95%), а середній кліренс оланзапіну в плазмі - 26 л/год (12-47 л/год для 5-95%). Близько 57% міченого радіоізотопами оланзапіну виводиться із сечею та 30% з калом, переважно у вигляді неактивних метаболітів. У курців з незначними порушеннями функції печінки кліренс оланзапіну нижчий, ніж у некурців без порушення функції печінки. У дослідженні за участю осіб європейського, японського та китайського походження відмінностей у фармакокінетиці оланзапіну, пов'язаних із расовою приналежністю, не встановлено.ФармакодинамікаУ доклінічних дослідженнях встановлено спорідненість оланзапіну до серотонінових 5-НТ2А/2С, 5-НТ3, 5-НТ6; допаміновим D1, D2, D3, D4, D5; мускариновим М1-5; α1-адренорецепторів та гістамінових Н1-рецепторів. В експериментальних дослідженнях на тваринах було виявлено наявність антагонізму оланзапіну щодо серотонінових 5-НТ-, допамінових та холінорецепторів. В умовах in vitro та in vivo оланзапін має більш виражену спорідненість та активність щодо серотонінових 5-НТ2-рецепторів, порівняно з допаміновими D2-рецепторами. За даними електрофізіологічних досліджень оланзапін селективно знижує збудливість мезолімбічних (А10) допамінергічних нейронів і в той же час незначно впливає на стріарні (А9) нервові шляхи, що беруть участь у регуляції моторних функцій. Оланзапін знижує умовний захисний рефлекс (тест,що характеризує антипсихотичну активність) у дозах нижчих, ніж дози, що викликають каталепсію (розлад, що відображає побічну дію на моторну функцію). Оланзапін посилює протитривожний ефект під час проведення анксіолітичного тесту. Оланзапін забезпечує статистично достовірну редукцію як продуктивних (в т.ч. марення, галюцинації), так і негативних розладів.Показання до застосуваннялікування загострень шизофренії; підтримуюча і тривала протирецидивна терапія хворих на шизофренію та інші психотичні розлади з вираженою продуктивною (в т.ч. марення, галюцинації, автоматизми) та/або негативною (емоційна сплощеність, зниження соціальної активності, збіднення мови) симптоматикою, а також супутніми; лікування гострих маніакальних або змішаних епізодів при біполярному афективному розладі з/без психотичних проявів та з/без швидкої зміни фаз (у вигляді монотерапії або у комбінації з літієм або вальпроатом); запобігання рецидивам у пацієнтів з біполярним розладом, у яких оланзапін був ефективним при лікуванні маніакальної фази; лікування депресивних станів, пов'язаних із біполярним розладом (у комбінації з флуоксетином).Протипоказання до застосуванняПідвищена чутливість до компонентів препарату.Вагітність та лактаціяНедостатньо клінічного досвіду застосування оланзапіну при вагітності, тому призначення препарату можливе лише у випадках, коли очікувана користь терапії для матері значно перевищує потенційний ризик для плода. Пацієнти повинні бути попереджені, що у разі настання або планування вагітності в період лікування оланзапіном, їм необхідно повідомити про це свого лікаря. У дослідженні виявлено, що оланзапін виділяється з грудним молоком. Середня доза (мг/кг), що отримується дитиною при досягненні CSS у матері, становила 1,8% материнської дози (мг/кг). При необхідності застосування препарату в період лактації рекомендується припинити грудне вигодовування. Застосування при порушеннях функції печінки нирок. Для пацієнтів із печінковою недостатністю середнього ступеня тяжкості та нирковою недостатністю тяжкого ступеня рекомендується зменшити початкову дозу оланзапіну до 5 мг на добу.Побічна діяДуже часто (≥10%) – сонливість, збільшення маси тіла; 34% - збільшення концентрації пролактину в плазмі, яке було слабко вираженим і транзиторним (середнє значення максимальних концентрацій пролактину не досягало верхньої межі норми (ВГН) і статистично достовірно не відрізнялося від плацебо). Клінічні прояви гіперпролактинемії, пов'язані з прийомом оланзапіну (тобто гінекомастія, галакторея та збільшення молочних залоз), зазначалося рідко. У більшості хворих нормалізація рівнів пролактину спостерігалася без відміни оланзапіну. Часто (≥1%, але <10%) – запаморочення, астенія, акатизія, збільшення апетиту, периферичні набряки, ортостатична гіпотензія, сухість у роті та запори. У клінічних дослідженнях (n=107) у 1,9% випадків відзначалися рівні тригліцеридів у 2 рази та більші за ВГН (випадків перевищення ВГН більш ніж у 3 рази не спостерігалося). Рідко: транзиторне, асимптоматичне збільшення печінкових трансаміназ (АСТ та АЛТ) у сироватці крові. У поодиноких випадках: підвищення рівня глюкози у плазмі крові до ≥200 мг/дл (підозра на цукровий діабет), а також від ≥160 мг/дл, але до <200 мг/дл (підозра на гіперглікемію) у хворих із вихідним рівнем глюкози ≤140 мг/дл. В окремих випадках: асимптоматична еозинофілія. Небажані ефекти у спеціальних групах хворих У пацієнтів із психозом, пов'язаним із деменцією, дуже часто (≥10%) спостерігалося порушення ходи та падіння. У пацієнтів похилого віку з психозом, пов'язаним з деменцією, часто (≥1%, але <10%) – нетримання сечі та пневмонія. У пацієнтів з психозом, індукованим прийомом препарату (агоніста допаміну) при хворобі Паркінсона, дуже часто (≥10%) і з вищою частотою, ніж у групі плацебо, спостерігалося посилення симптомів паркінсонізму, галюцинації. У пацієнтів з біполярною манією, які отримують оланзапін у комбінації з літієм або вальпроатом, дуже часто (≥10%) спостерігалося збільшення маси тіла, сухість у роті, підвищення апетиту, тремор; часто (≥1%, але <10%) – розлад мови. Нижче викладено основні побічні ефекти та їх частоту, зареєстровані під час клінічних випробувань та/або у постреєстраційному періоді. З боку організму загалом: ≥10% – збільшення маси тіла; ≥1%, але <10% – астенія; ≥0,1%, але <1% – підвищена чутливість до світла; <0,01% – алергічна реакція; реакція скасування. Серцево-судинна система: ≥0,1%, але <1% — брадикардія; ≥1%, але <10% – ортостатична гіпотензія; <0,01% - венозна тромбоемболія. З боку системи травлення: ≥1%, але <10% — запор; сухість в роті; підвищення апетиту; <0,01% - гепатит; панкреатит. З боку обміну речовин: <0,01% – діабетична кома; діабетичний кетоацидоз; гіперглікемія; гіпертригліцеридемія; ≥1%, але <10% – периферичні набряки. З боку кістково-м'язової системи: <0,01% – рабдоміоліз. З боку центральної нервової системи: ≥1%, але <10% — акатизія; запаморочення; ≥0,01%, але <0,1% - судомні напади; ≥10% – сонливість. Дерматологічні реакції: ≥0,01%, але <0,1% – висип. З боку статевої системи: <0,01% - пріапізм. З боку лабораторних показників: ≥1%, але <10% – збільшення рівнів АЛТ та АСТ; поодинокі випадки підвищення рівня глюкози в крові від ≥160 мг/дл до <200 мг/дл (підозра на гіперглікемію); поодинокі випадки підвищення рівня глюкози у крові до ≥200 мг/дл (підозра на цукровий діабет); поодинокі випадки підвищення рівня тригліцеридів у ≥2 рази на ВГН; ≥10% – збільшення рівня пролактину. З боку системи кровотворення: у ≥1%, але <10% випадків – еозинофілія; у ≥0,01%, але <0,1% випадків - лейкопенія; <0,01% – тромбоцитопенія.Взаємодія з лікарськими засобамиМетаболізм оланзапіну може змінюватися під дією інгібіторів або індукторів ізоферментів системи цитохрому Р450, які виявляють специфічну активність щодо CYP1A2. Кліренс оланзапіну підвищується у пацієнтів, що палять, і у хворих, які приймають карбамазепін (у зв'язку зі збільшенням активності CYP1A2). Відомі потенційні інгібітори CYP1A2 можуть знижувати кліренс оланзапіну. Оланзапін не є потенційним інгібітором активності CYP1A2, тому при прийомі оланзапіну фармакокінетика ЛЗ, що в основному метаболізуються за участю CYP1A2 (таких як теофілін), не змінюється. У клінічних дослідженнях показано, що одноразове введення дози оланзапіну на тлі терапії наступними препаратами не супроводжувалося пригніченням метаболізму зазначених лікарських засобів: іміпрамін або його метаболіт дезіпрамін (CYP2D6, CYP3A, CYP1A2), варфарин (CYP2C1A), CYP2C19). Не виявлено також ознак лікарської взаємодії при використанні оланзапіну у поєднанні з літієм чи біпериденом. З огляду на стійкої концентрації оланзапіну зміна фармакокінетики етанолу не відзначалося. Однак, прийом етанолу разом з оланзапіном може супроводжуватися посиленням фармакологічних ефектів оланзапіну, наприклад, седативної дії. Одноразові дози антацидів, що містять алюміній або магній або циметидину, не порушували біодоступність оланзапіну при прийомі внутрішньо. Спільне призначення активованого вугілля знижувало біодоступність оланзапіну при прийомі внутрішньо до 50-60%. Флуоксетин (60 мг одноразово або 60 мг щодня протягом 8 днів) викликає збільшення Cmax оланзапіну в середньому на 16% та зниження кліренсу оланзапіну в середньому на 16%. Ступінь впливу цього фактора значно поступається виразності індивідуальних відмінностей у зазначених показниках, тому зазвичай не рекомендується змінювати дозу оланзапіну при його призначенні у комбінації з флуоксетином. Флувоксамін, інгібітор CYP1А2, знижує кліренс оланзапіну. Результатом цього є середнє збільшення Cmax оланзапіну при введенні флувоксаміну на 54% у жінок, що не палять, і на 77% у курців, середнє збільшення AUC оланзапіну 52 і 108% відповідно. Малі дози оланзапіну необхідно призначати хворим, які спільно отримують лікування флувоксаміном. У дослідженнях in vitro з використанням мікросом печінки людини показано, що оланзапін пригнічує процес утворення глюкуроніду вальпроату (основний шлях метаболізму вальпроату). Вальпроат також незначним чином впливає на метаболізм оланзапіну in vitro. Тому клінічно значуща фармакокінетична взаємодія між оланзапіном та вальпроатом є малоймовірною. В умовах in vitro оланзапін виявляє антагонізм щодо допаміну та, як і інші антипсихотики (нейролептики), теоретично може пригнічувати дію леводопи та агоністів допаміну. Всмоктування оланзапіну не залежить від їди. За даними досліджень in vitro з використанням мікросом печінки людини оланзапін також продемонстрував вкрай малий потенціал у придушенні активності наступних ізоферментів цитохрому Р450: CYP1A2, CYP2C9, CYP2C19, CYP2D6 та CYP3A.Спосіб застосування та дозиВсередину, незалежно від їди. Через тендітність таблетку слід приймати відразу після вилучення з блістера. Дисперговані таблетки оланзапіну швидко розчиняються в слині і легко ковтаються. Крім того, безпосередньо перед прийомом таблетку можна розчинити у склянці води або іншої рідини (апельсиновий сік, яблучний сік, молоко чи кава). Добову дозу слід підбирати індивідуально, залежно від клінічного стану хворого. Для лікування шизофренії та подібних психотичних розладів рекомендована початкова доза оланзапіну становить 10 мг 1 раз на добу. Терапевтичні дози оланзапіну коливаються від 5 до 20 мг на добу. Збільшення дози більш ніж стандартної добової дози 10 мг рекомендується проводити тільки після відповідного клінічного обстеження пацієнта. Для лікування гострої манії при біполярному розладі рекомендована початкова доза оланзапіну становить 15 мг 1 раз на добу - як монотерапію або 10 мг 1 раз на добу - у комбінації з літієм або вальпроатом. Терапевтичні дози оланзапіну коливаються від 5 до 20 мг на добу. Збільшення дози понад стандартну добову дозу 15 мг рекомендується проводити лише після відповідного клінічного обстеження пацієнта. Збільшувати дозу слід поступово, з інтервалами щонайменше 24 год. Підтримуюча терапія при біполярному розладі: пацієнтам, які приймали оланзапін для лікування гострої манії, необхідно продовжити терапію в тій же дозі. У пацієнтів у стані ремісії початкова доза оланзапіну, що рекомендується, становить 10 мг 1 раз на добу. Надалі добову дозу необхідно підбирати індивідуально, залежно від клінічного стану пацієнта, в межах від 5 до 20 мг на добу. Оланзапін у комбінації з флуоксетином слід призначати 1 раз на добу, незалежно від їди. Як правило, початкова доза становить 5 мг оланзапіну та 20 мг флуоксетину. При необхідності допускається зміна доз як оланзапіну, так і флуоксетину. Для пацієнтів похилого віку або пацієнтів з іншими клінічними факторами ризику, включаючи ниркову недостатність тяжкого ступеня або печінкову недостатність середнього ступеня тяжкості, рекомендується зменшити початкову дозу оланзапіну до 5 мг на добу. Для пацієнтів з комбінацією факторів, за наявності яких можливе уповільнення метаболізму оланзапіну (хворі на жіночу стать, старечого віку, які не палять), також може бути рекомендовано зменшення початкової дози оланзапіну. Дані досліджень оланзапіну при терапії у дітей та підлітків віком до 18 років обмежені.ПередозуванняСимптоми: дуже часто (≥10%) – тахікардія, збудження/агресивність, розлад артикуляції, різні екстрапірамідні розлади та порушення свідомості різного ступеня тяжкості (від седативного ефекту до коми). Інші клінічно значущі симптоми - судоми, злоякісний нейролептичний синдром, пригнічення дихання, аспірація, артеріальна гіпертензія або гіпотензія, аритмії серця (<2% випадків передозування), зупинка серця та дихання. Мінімальна доза при гострому передозуванні зі смертельним наслідком склала 450 мг, максимальна доза при передозуванні зі сприятливим результатом (виживання) - 1,5 г. Лікування: показані стандартні процедури передозування (промивання шлунка, призначення активованого вугілля). Специфічного антидоту для оланзапіну немає. Не рекомендується індукція блювання. Спільне призначення активованого вугілля показало зниження біодоступності оланзапіну при внутрішньому прийомі до 50-60%. Показано проведення симптоматичної терапії відповідно до клінічного стану та контролю функцій життєво важливих органів, включаючи лікування артеріальної гіпотензії, порушення кровообігу та підтримання дихальної функції. Не слід застосовувати епінефрін, допамін та інші симпатоміметики, які є агоністами β-адренорецепторів, т.к. Стимуляція цих рецепторів може посилювати артеріальну гіпотензію.Запобіжні заходи та особливі вказівкиСуїцид. Ризик здійснення суїцидальної спроби пацієнтами з шизофренією та біполярним розладом першого типу обумовлений самими зазначеними захворюваннями. У зв'язку з цим на тлі проведення фармакотерапії потрібне ретельне спостереження за тими пацієнтами, які мають ризик суїциду особливо високий. При призначенні оланзапіну слід прагнути до мінімізації кількості таблеток, що приймаються пацієнтом, щоб зменшити ризик передозування. Злоякісний нейролептичний синдром. Злоякісний нейролептичний синдром (ЗНС) (потенційно летальний симптомокомплекс) може розвиватися при лікуванні будь-якими нейролептиками, включаючи оланзапін, проте, на сьогодні немає даних, що підтверджують достовірний зв'язок прийому оланзапіну з розвитком даного стану. Клінічні прояви злоякісного нейролептичного синдрому включають значне підвищення температури тіла, ригідність мускулатури, зміну психічного статусу та вегетативні порушення (нестабільний пульс або артеріальний тиск, тахікардія, серцеві аритмії, підвищене потовиділення). Додаткові ознаки можуть включати збільшення активності креатинфосфокінази, міоглобінурію (рабдоміоліз) та гостру ниркову недостатність.Клінічні прояви злоякісного нейролептичного синдрому або значне підвищення температури тіла без інших симптомів злоякісного нейролептичного синдрому вимагають відміни всіх нейролептиків, включаючи оланзапін. Пізня дискінезія. У порівняльних дослідженнях лікування оланзапіном достовірно рідше супроводжувалося розвитком дискінезії, яка потребує медикаментозної корекції; ніж застосування типових та інших атипових антипсихотиків. Однак слід враховувати ризик пізньої дискінезії при тривалій терапії нейролептиками. У разі розвитку ознак пізньої дискінезії рекомендується корекція дози нейролептика. Слід враховувати, що при переведенні на оланзапін симптоми пізньої дискінезії можуть розвинутись внаслідок одномоментного скасування попередньої терапії. Згодом інтенсивність зазначеної симптоматики може збільшитися, більше, зазначені симптоми можуть розвинутись і після припинення терапії. Досвід застосування у літніх пацієнтів із психозом, пов'язаним з деменцією. Ефективність оланзапіну у пацієнтів з психозом, пов'язаним з деменцією, не встановлена. У даній категорії пацієнтів у плацебо-контрольованих клінічних дослідженнях частота летальних випадків у групі оланзапіну була вищою, ніж у групі плацебо (3,5% проти 1,5% відповідно). Фактори ризику, які можуть спричиняти цю групу пацієнтів до більш високої смертності при лікуванні оланзапіном, включають вік ≥ 80 років, седацію, поєднане застосування з бензодіазепінами або наявність патології легень (наприклад, пневмонія з аспірацією або без неї). Не існує достатньо даних, щоб встановити відмінності в частоті виникнення цереброваскулярних порушень та/або смертності (порівняно з плацебо), та у факторах ризику цієї групи пацієнтів при прийомі оланзапіну внутрішньо та при внутрішньом'язових ін'єкціях. Хвороба Паркінсона. Не рекомендується застосування оланзапіну при лікуванні психозів, індукованих прийомом дофамінових рецепторів агоністів при хворобі Паркінсона. У клінічних дослідженнях у пацієнтів із психозом, індукованим прийомом препарату (агоніста дофамінових рецепторів) при хворобі Паркінсона, посилення симптомів паркінсонізму відзначалося дуже часто (≥10 %) та з вищою частотою, ніж у групі плацебо. Галюцинації також відзначалися дуже часто (≥ 10%) та з більш високою частотою, ніж у групі плацебо. Порушення функції печінки. В окремих випадках прийом оланзапіну, як правило на ранніх етапах терапії, супроводжувався транзиторним, асимптоматичним збільшенням активності - "печінкових" трансаміназ (аспартатамінотрансферази (ACT) та аланінамінотрансферази (АЛТ)) у сироватці крові. Відзначалися поодинокі випадки гепатиту. Крім того, надходили поодинокі повідомлення про холестатичне та змішане ураження печінки. Особлива обережність необхідна при збільшенні активності ACT та/або АЛТ у сироватці крові у пацієнтів з недостатністю функції печінки, з обмеженим функціональним резервом печінки або пацієнтів, які отримують лікування потенційно гепатотоксичними препаратами. У разі збільшення активності ACT та/або АЛТ під час лікування оланзапіном потрібне ретельне спостереження за пацієнтом та, при необхідності, зниження дози.При тяжких порушеннях функції печінки, зумовлених прийомом оланзапіну, його застосування слід припинити. Гіперглікемія та цукровий діабет. Відзначається більш висока поширеність цукрового діабету у пацієнтів із шизофренією. Як і при прийомі деяких інших антипсихотичних препаратів, рідко відзначалися випадки гіперглікемії, декомпенсації цукрового діабету, що в деяких випадках супроводжується кетоацидозом і діабетичною комою, у тому числі з летальним результатом. Рекомендується ретельний клінічний моніторинг пацієнтів із цукровим діабетом та пацієнтів із факторами ризику розвитку цукрового діабету. Зміна ліпідного профілю. У ході плацебо-контрольованих досліджень у пацієнтів, які отримували оланзапін, спостерігалися небажані зміни ліпідного спектра. Рекомендується клінічне спостереження. Розвиток ризику раптової смерті. Досвід клінічного застосування будь-яких нейролептиків, включаючи оланзапін, виявив подібне, залежне від дози, дворазове збільшення ризику смерті внаслідок гострої серцевої недостатності, порівняно з випадками смерті внаслідок гострої серцевої недостатності у пацієнтів, які не застосовували нейролептики. Цереброваскулярні небажані явища, включаючи інсульт, у пацієнтів з деменцією. Цереброваскулярні небажані явища (наприклад, інсульт, транзиторна ішемічна атака), включаючи летальні наслідки, відзначалися в дослідженнях оланзапіну у пацієнтів з психозом, пов'язаним з деменцією. У плацебо-контрольованих дослідженнях відзначалася більш висока частота небажаних цереброваскулярних явищ у пацієнтів у групі оланзапіну, порівняно з групою плацебо (1,3% проти 0,4% відповідно). Всі пацієнти з цереброваскулярними порушеннями мали попередні фактори ризику розвитку цереброваскулярних небажаних явищ (наприклад, раніше випадок цереброваскулярного небажаного явища або транзиторної ішемічної атаки, артеріальна гіпертензія, куріння), а також супутні захворювання і/або прийом препаратів . Оланзапін не показаний для лікування пацієнтів із психозом, пов'язаним із деменцією. Судоми. Оланзапін слід застосовувати з обережністю у пацієнтів із судомами в анамнезі або схильних до впливу факторів, що знижують поріг судомної готовності. У таких пацієнтів при лікуванні оланзапіном судомні напади спостерігалися рідко. Антихолінергічна активність. При проведенні клінічних досліджень терапія оланзапіном рідко супроводжувалась антихолінергічними побічними ефектами. Однак клінічний досвід застосування оланзапіну у пацієнтів із супутніми захворюваннями обмежений, тому рекомендується виявляти обережність при призначенні оланзапіну пацієнтам із клінічно значущою гіперплазією передміхурової залози, паралітичною непрохідністю кишечника, закритокутовою глаукомою та подібними станами. Блокада дофамінових рецепторів. В умовах in vitro оланзапін виявляє антагонізм щодо дофамінових рецепторів та, як і інші антипсихотичні засоби (нейролептики), теоретично може пригнічувати дію леводопи та інших агоністів дофамінових рецепторів. Нейтропенія. З обережністю слід застосовувати оланзапін у пацієнтів з низьким вмістом лейкоцитів та/або нейтрофілів у крові; одержують препарати, які можуть спричинити нейтропенію; з пригніченням функції кісткового мозку, зумовленим захворюванням променевої чи хіміотерапії; а також у пацієнтів з еозинофілією та/або мієлопроліферативними захворюваннями. Про розвиток нейтропенії повідомлялося головним чином при поєднанні оланзапіну з вальпроатом. Тривалість інтервалу QT. У клінічних дослідженнях нечасто відзначалося клінічно значуще подовження інтервалу QT (інтервал QT з коригуванням Фрідериція [QTcF] ≥ 500 мсек у пацієнтів із вихідним показником. QTcF Скасування терапії. У разі різкого скасування оланзапіну вкрай рідко ( Тромбоемболія. Вкрай рідко ( Загальна активність щодо ЦНС. З урахуванням основної дії оланзапіну на ЦНС, слід бути обережним при застосуванні оланзапіну у поєднанні з іншими лікарськими препаратами центральної дії та алкоголем. Постуральна гіпотензія. Постуральна гіпотензія нечасто спостерігалася у клінічних дослідженнях оланзапіну у людей похилого віку. Так само, як і при використанні інших антипсихотичних засобів, у разі призначення оланзапіну пацієнтам віком понад 65 років рекомендується періодично здійснювати контроль артеріального тиску. Фенілаланін. До складу препарату входить аспартам, який є джерелом фенілаланіну. Діти та підлітки до 18 років. Оланзапін не рекомендується застосовувати у дітей та підлітків до 18 років у зв'язку з відсутністю достатніх даних щодо ефективності та безпеки. У короткострокових дослідженнях, які проводилися у підлітків 13-17 років, було відзначено більш значне збільшення маси тіла та зміну концентрації ліпідів та пролактину, ніж у аналогічних дослідженнях у дорослих. Вплив на здатність до керування автотранспортом та управління механізмами Пацієнтам, які приймають оланзапін, слід виявляти обережність при керуванні механічними засобами, включаючи автомобіль, оскільки оланзапін може викликати сонливість та запаморочення.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. активна речовина: оланзапін 5,00 мг; допоміжні речовини: желатин 5,25 мг, манітол 4,50 мг, аспартам 0,60 мг, метилпарагідроксибензоат натрію 0,1125 мг, пропілпарагідроксибензоат натрію 0,0375 мг. По 7 пігулок у блістері. По 4 блістери разом з інструкцією по застосуванню поміщають у картонну пачку.Опис лікарської формиКруглі таблетки жовтого кольору.Фармакотерапевтична групаАнтипсихотичне засіб (нейролептик).ФармакокінетикаДисперговані таблетки оланзапіну та таблетки оланзапіну, покриті оболонкою, біоеквівалентні та мають подібну швидкість та ступінь всмоктування. Дисперговані таблетки оланзапіну застосовуються в тій же кількості та з тією ж частотою, що і таблетки оланзапіну, вкриті оболонкою. Дисперговані таблетки оланзапіну можна застосовувати замість таблеток оланзапіну, покритих оболонкою. Всмоктування. Після прийому внутрішньо оланзапін добре всмоктується із ШКТ. Cmax у плазмі досягається через 5-8 годин. Всмоктування оланзапіну не залежить від їди. У дослідженнях з різними дозами в діапазоні від 1 до 20 мг показано, що концентрації оланзапіну в плазмі змінюються лінійно та пропорційно дозі. Розподіл. При концентрації у плазмі від 7 до 1000 нг/мл зв'язування з білками плазми становить близько 93%. Оланзапін в основному зв'язується з альбуміном та кислим α1-глікопротеїном. Метаболізм. Оланзапін метаболізується в печінці внаслідок процесів кон'югації та окислення. Основним циркулюючим метаболітом є 10-N-глюкуронід, який теоретично не проникає через гематоенцефалічний бар'єр. Ізоферменти CYP1A2 та CYP2D6 беруть участь в утворенні N-дезметил- та 2-гідроксиметил-метаболітів оланзапіну. Обидва метаболіти в експериментальних дослідженнях на тваринах мають значно менш виражену фармакологічну активність in vivo, ніж оланзапін. Основна фармакологічна активність препарату обумовлена незміненою речовиною - оланзапіном, що має здатність проникати через гематоенцефалічний бар'єр. Активність ізоферменту CYP2D6 не впливає на рівень метаболізму оланзапіну. Виведення. У здорових добровольців після внутрішнього прийому середній T1/2 становить 33 год (21-54 год для 5-95%), а середній кліренс оланзапіну в плазмі - 26 л/год (12-47 л/год для 5-95%). Близько 57% міченого радіоізотопами оланзапіну виводиться із сечею та 30% з калом, переважно у вигляді неактивних метаболітів. У курців з незначними порушеннями функції печінки кліренс оланзапіну нижчий, ніж у некурців без порушення функції печінки. У дослідженні за участю осіб європейського, японського та китайського походження відмінностей у фармакокінетиці оланзапіну, пов'язаних із расовою приналежністю, не встановлено.ФармакодинамікаУ доклінічних дослідженнях встановлено спорідненість оланзапіну до серотонінових 5-НТ2А/2С, 5-НТ3, 5-НТ6; допаміновим D1, D2, D3, D4, D5; мускариновим М1-5; α1-адренорецепторів та гістамінових Н1-рецепторів. В експериментальних дослідженнях на тваринах було виявлено наявність антагонізму оланзапіну щодо серотонінових 5-НТ-, допамінових та холінорецепторів. В умовах in vitro та in vivo оланзапін має більш виражену спорідненість та активність щодо серотонінових 5-НТ2-рецепторів, порівняно з допаміновими D2-рецепторами. За даними електрофізіологічних досліджень оланзапін селективно знижує збудливість мезолімбічних (А10) допамінергічних нейронів і в той же час незначно впливає на стріарні (А9) нервові шляхи, що беруть участь у регуляції моторних функцій. Оланзапін знижує умовний захисний рефлекс (тест,що характеризує антипсихотичну активність) у дозах нижчих, ніж дози, що викликають каталепсію (розлад, що відображає побічну дію на моторну функцію). Оланзапін посилює протитривожний ефект під час проведення анксіолітичного тесту. Оланзапін забезпечує статистично достовірну редукцію як продуктивних (в т.ч. марення, галюцинації), так і негативних розладів.Показання до застосуваннялікування загострень шизофренії; підтримуюча і тривала протирецидивна терапія хворих на шизофренію та інші психотичні розлади з вираженою продуктивною (в т.ч. марення, галюцинації, автоматизми) та/або негативною (емоційна сплощеність, зниження соціальної активності, збіднення мови) симптоматикою, а також супутніми; лікування гострих маніакальних або змішаних епізодів при біполярному афективному розладі з/без психотичних проявів та з/без швидкої зміни фаз (у вигляді монотерапії або у комбінації з літієм або вальпроатом); запобігання рецидивам у пацієнтів з біполярним розладом, у яких оланзапін був ефективним при лікуванні маніакальної фази; лікування депресивних станів, пов'язаних із біполярним розладом (у комбінації з флуоксетином).Протипоказання до застосуванняПідвищена чутливість до компонентів препарату.Вагітність та лактаціяНедостатньо клінічного досвіду застосування оланзапіну при вагітності, тому призначення препарату можливе лише у випадках, коли очікувана користь терапії для матері значно перевищує потенційний ризик для плода. Пацієнти повинні бути попереджені, що у разі настання або планування вагітності в період лікування оланзапіном, їм необхідно повідомити про це свого лікаря. У дослідженні виявлено, що оланзапін виділяється з грудним молоком. Середня доза (мг/кг), що отримується дитиною при досягненні CSS у матері, становила 1,8% материнської дози (мг/кг). При необхідності застосування препарату в період лактації рекомендується припинити грудне вигодовування. Застосування при порушеннях функції печінки нирок. Для пацієнтів із печінковою недостатністю середнього ступеня тяжкості та нирковою недостатністю тяжкого ступеня рекомендується зменшити початкову дозу оланзапіну до 5 мг на добу.Побічна діяДуже часто (≥10%) – сонливість, збільшення маси тіла; 34% - збільшення концентрації пролактину в плазмі, яке було слабко вираженим і транзиторним (середнє значення максимальних концентрацій пролактину не досягало верхньої межі норми (ВГН) і статистично достовірно не відрізнялося від плацебо). Клінічні прояви гіперпролактинемії, пов'язані з прийомом оланзапіну (тобто гінекомастія, галакторея та збільшення молочних залоз), зазначалося рідко. У більшості хворих нормалізація рівнів пролактину спостерігалася без відміни оланзапіну. Часто (≥1%, але <10%) – запаморочення, астенія, акатизія, збільшення апетиту, периферичні набряки, ортостатична гіпотензія, сухість у роті та запори. У клінічних дослідженнях (n=107) у 1,9% випадків відзначалися рівні тригліцеридів у 2 рази та більші за ВГН (випадків перевищення ВГН більш ніж у 3 рази не спостерігалося). Рідко: транзиторне, асимптоматичне збільшення печінкових трансаміназ (АСТ та АЛТ) у сироватці крові. У поодиноких випадках: підвищення рівня глюкози у плазмі крові до ≥200 мг/дл (підозра на цукровий діабет), а також від ≥160 мг/дл, але до <200 мг/дл (підозра на гіперглікемію) у хворих із вихідним рівнем глюкози ≤140 мг/дл. В окремих випадках: асимптоматична еозинофілія. Небажані ефекти у спеціальних групах хворих У пацієнтів із психозом, пов'язаним із деменцією, дуже часто (≥10%) спостерігалося порушення ходи та падіння. У пацієнтів похилого віку з психозом, пов'язаним з деменцією, часто (≥1%, але <10%) – нетримання сечі та пневмонія. У пацієнтів з психозом, індукованим прийомом препарату (агоніста допаміну) при хворобі Паркінсона, дуже часто (≥10%) і з вищою частотою, ніж у групі плацебо, спостерігалося посилення симптомів паркінсонізму, галюцинації. У пацієнтів з біполярною манією, які отримують оланзапін у комбінації з літієм або вальпроатом, дуже часто (≥10%) спостерігалося збільшення маси тіла, сухість у роті, підвищення апетиту, тремор; часто (≥1%, але <10%) – розлад мови. Нижче викладено основні побічні ефекти та їх частоту, зареєстровані під час клінічних випробувань та/або у постреєстраційному періоді. З боку організму загалом: ≥10% – збільшення маси тіла; ≥1%, але <10% – астенія; ≥0,1%, але <1% – підвищена чутливість до світла; <0,01% – алергічна реакція; реакція скасування. Серцево-судинна система: ≥0,1%, але <1% — брадикардія; ≥1%, але <10% – ортостатична гіпотензія; <0,01% - венозна тромбоемболія. З боку системи травлення: ≥1%, але <10% — запор; сухість в роті; підвищення апетиту; <0,01% - гепатит; панкреатит. З боку обміну речовин: <0,01% – діабетична кома; діабетичний кетоацидоз; гіперглікемія; гіпертригліцеридемія; ≥1%, але <10% – периферичні набряки. З боку кістково-м'язової системи: <0,01% – рабдоміоліз. З боку центральної нервової системи: ≥1%, але <10% — акатизія; запаморочення; ≥0,01%, але <0,1% - судомні напади; ≥10% – сонливість. Дерматологічні реакції: ≥0,01%, але <0,1% – висип. З боку статевої системи: <0,01% - пріапізм. З боку лабораторних показників: ≥1%, але <10% – збільшення рівнів АЛТ та АСТ; поодинокі випадки підвищення рівня глюкози в крові від ≥160 мг/дл до <200 мг/дл (підозра на гіперглікемію); поодинокі випадки підвищення рівня глюкози у крові до ≥200 мг/дл (підозра на цукровий діабет); поодинокі випадки підвищення рівня тригліцеридів у ≥2 рази на ВГН; ≥10% – збільшення рівня пролактину. З боку системи кровотворення: у ≥1%, але <10% випадків – еозинофілія; у ≥0,01%, але <0,1% випадків - лейкопенія; <0,01% – тромбоцитопенія.Взаємодія з лікарськими засобамиМетаболізм оланзапіну може змінюватися під дією інгібіторів або індукторів ізоферментів системи цитохрому Р450, які виявляють специфічну активність щодо CYP1A2. Кліренс оланзапіну підвищується у пацієнтів, що палять, і у хворих, які приймають карбамазепін (у зв'язку зі збільшенням активності CYP1A2). Відомі потенційні інгібітори CYP1A2 можуть знижувати кліренс оланзапіну. Оланзапін не є потенційним інгібітором активності CYP1A2, тому при прийомі оланзапіну фармакокінетика ЛЗ, що в основному метаболізуються за участю CYP1A2 (таких як теофілін), не змінюється. У клінічних дослідженнях показано, що одноразове введення дози оланзапіну на тлі терапії наступними препаратами не супроводжувалося пригніченням метаболізму зазначених лікарських засобів: іміпрамін або його метаболіт дезіпрамін (CYP2D6, CYP3A, CYP1A2), варфарин (CYP2C1A), CYP2C19). Не виявлено також ознак лікарської взаємодії при використанні оланзапіну у поєднанні з літієм чи біпериденом. З огляду на стійкої концентрації оланзапіну зміна фармакокінетики етанолу не відзначалося. Однак, прийом етанолу разом з оланзапіном може супроводжуватися посиленням фармакологічних ефектів оланзапіну, наприклад, седативної дії. Одноразові дози антацидів, що містять алюміній або магній або циметидину, не порушували біодоступність оланзапіну при прийомі внутрішньо. Спільне призначення активованого вугілля знижувало біодоступність оланзапіну при прийомі внутрішньо до 50-60%. Флуоксетин (60 мг одноразово або 60 мг щодня протягом 8 днів) викликає збільшення Cmax оланзапіну в середньому на 16% та зниження кліренсу оланзапіну в середньому на 16%. Ступінь впливу цього фактора значно поступається виразності індивідуальних відмінностей у зазначених показниках, тому зазвичай не рекомендується змінювати дозу оланзапіну при його призначенні у комбінації з флуоксетином. Флувоксамін, інгібітор CYP1А2, знижує кліренс оланзапіну. Результатом цього є середнє збільшення Cmax оланзапіну при введенні флувоксаміну на 54% у жінок, що не палять, і на 77% у курців, середнє збільшення AUC оланзапіну 52 і 108% відповідно. Малі дози оланзапіну необхідно призначати хворим, які спільно отримують лікування флувоксаміном. У дослідженнях in vitro з використанням мікросом печінки людини показано, що оланзапін пригнічує процес утворення глюкуроніду вальпроату (основний шлях метаболізму вальпроату). Вальпроат також незначним чином впливає на метаболізм оланзапіну in vitro. Тому клінічно значуща фармакокінетична взаємодія між оланзапіном та вальпроатом є малоймовірною. В умовах in vitro оланзапін виявляє антагонізм щодо допаміну та, як і інші антипсихотики (нейролептики), теоретично може пригнічувати дію леводопи та агоністів допаміну. Всмоктування оланзапіну не залежить від їди. За даними досліджень in vitro з використанням мікросом печінки людини оланзапін також продемонстрував вкрай малий потенціал у придушенні активності наступних ізоферментів цитохрому Р450: CYP1A2, CYP2C9, CYP2C19, CYP2D6 та CYP3A.Спосіб застосування та дозиВсередину, незалежно від їди. Через тендітність таблетку слід приймати відразу після вилучення з блістера. Дисперговані таблетки оланзапіну швидко розчиняються в слині і легко ковтаються. Крім того, безпосередньо перед прийомом таблетку можна розчинити у склянці води або іншої рідини (апельсиновий сік, яблучний сік, молоко чи кава). Добову дозу слід підбирати індивідуально, залежно від клінічного стану хворого. Для лікування шизофренії та подібних психотичних розладів рекомендована початкова доза оланзапіну становить 10 мг 1 раз на добу. Терапевтичні дози оланзапіну коливаються від 5 до 20 мг на добу. Збільшення дози більш ніж стандартної добової дози 10 мг рекомендується проводити тільки після відповідного клінічного обстеження пацієнта. Для лікування гострої манії при біполярному розладі рекомендована початкова доза оланзапіну становить 15 мг 1 раз на добу - як монотерапію або 10 мг 1 раз на добу - у комбінації з літієм або вальпроатом. Терапевтичні дози оланзапіну коливаються від 5 до 20 мг на добу. Збільшення дози понад стандартну добову дозу 15 мг рекомендується проводити лише після відповідного клінічного обстеження пацієнта. Збільшувати дозу слід поступово, з інтервалами щонайменше 24 год. Підтримуюча терапія при біполярному розладі: пацієнтам, які приймали оланзапін для лікування гострої манії, необхідно продовжити терапію в тій же дозі. У пацієнтів у стані ремісії початкова доза оланзапіну, що рекомендується, становить 10 мг 1 раз на добу. Надалі добову дозу необхідно підбирати індивідуально, залежно від клінічного стану пацієнта, в межах від 5 до 20 мг на добу. Оланзапін у комбінації з флуоксетином слід призначати 1 раз на добу, незалежно від їди. Як правило, початкова доза становить 5 мг оланзапіну та 20 мг флуоксетину. При необхідності допускається зміна доз як оланзапіну, так і флуоксетину. Для пацієнтів похилого віку або пацієнтів з іншими клінічними факторами ризику, включаючи ниркову недостатність тяжкого ступеня або печінкову недостатність середнього ступеня тяжкості, рекомендується зменшити початкову дозу оланзапіну до 5 мг на добу. Для пацієнтів з комбінацією факторів, за наявності яких можливе уповільнення метаболізму оланзапіну (хворі на жіночу стать, старечого віку, які не палять), також може бути рекомендовано зменшення початкової дози оланзапіну. Дані досліджень оланзапіну при терапії у дітей та підлітків віком до 18 років обмежені.ПередозуванняСимптоми: дуже часто (≥10%) – тахікардія, збудження/агресивність, розлад артикуляції, різні екстрапірамідні розлади та порушення свідомості різного ступеня тяжкості (від седативного ефекту до коми). Інші клінічно значущі симптоми - судоми, злоякісний нейролептичний синдром, пригнічення дихання, аспірація, артеріальна гіпертензія або гіпотензія, аритмії серця (<2% випадків передозування), зупинка серця та дихання. Мінімальна доза при гострому передозуванні зі смертельним наслідком склала 450 мг, максимальна доза при передозуванні зі сприятливим результатом (виживання) - 1,5 г. Лікування: показані стандартні процедури передозування (промивання шлунка, призначення активованого вугілля). Специфічного антидоту для оланзапіну немає. Не рекомендується індукція блювання. Спільне призначення активованого вугілля показало зниження біодоступності оланзапіну при внутрішньому прийомі до 50-60%. Показано проведення симптоматичної терапії відповідно до клінічного стану та контролю функцій життєво важливих органів, включаючи лікування артеріальної гіпотензії, порушення кровообігу та підтримання дихальної функції. Не слід застосовувати епінефрін, допамін та інші симпатоміметики, які є агоністами β-адренорецепторів, т.к. Стимуляція цих рецепторів може посилювати артеріальну гіпотензію.Запобіжні заходи та особливі вказівкиСуїцид. Ризик здійснення суїцидальної спроби пацієнтами з шизофренією та біполярним розладом першого типу обумовлений самими зазначеними захворюваннями. У зв'язку з цим на тлі проведення фармакотерапії потрібне ретельне спостереження за тими пацієнтами, які мають ризик суїциду особливо високий. При призначенні оланзапіну слід прагнути до мінімізації кількості таблеток, що приймаються пацієнтом, щоб зменшити ризик передозування. Злоякісний нейролептичний синдром. Злоякісний нейролептичний синдром (ЗНС) (потенційно летальний симптомокомплекс) може розвиватися при лікуванні будь-якими нейролептиками, включаючи оланзапін, проте, на сьогодні немає даних, що підтверджують достовірний зв'язок прийому оланзапіну з розвитком даного стану. Клінічні прояви злоякісного нейролептичного синдрому включають значне підвищення температури тіла, ригідність мускулатури, зміну психічного статусу та вегетативні порушення (нестабільний пульс або артеріальний тиск, тахікардія, серцеві аритмії, підвищене потовиділення). Додаткові ознаки можуть включати збільшення активності креатинфосфокінази, міоглобінурію (рабдоміоліз) та гостру ниркову недостатність.Клінічні прояви злоякісного нейролептичного синдрому або значне підвищення температури тіла без інших симптомів злоякісного нейролептичного синдрому вимагають відміни всіх нейролептиків, включаючи оланзапін. Пізня дискінезія. У порівняльних дослідженнях лікування оланзапіном достовірно рідше супроводжувалося розвитком дискінезії, яка потребує медикаментозної корекції; ніж застосування типових та інших атипових антипсихотиків. Однак слід враховувати ризик пізньої дискінезії при тривалій терапії нейролептиками. У разі розвитку ознак пізньої дискінезії рекомендується корекція дози нейролептика. Слід враховувати, що при переведенні на оланзапін симптоми пізньої дискінезії можуть розвинутись внаслідок одномоментного скасування попередньої терапії. Згодом інтенсивність зазначеної симптоматики може збільшитися, більше, зазначені симптоми можуть розвинутись і після припинення терапії. Досвід застосування у літніх пацієнтів із психозом, пов'язаним з деменцією. Ефективність оланзапіну у пацієнтів з психозом, пов'язаним з деменцією, не встановлена. У даній категорії пацієнтів у плацебо-контрольованих клінічних дослідженнях частота летальних випадків у групі оланзапіну була вищою, ніж у групі плацебо (3,5% проти 1,5% відповідно). Фактори ризику, які можуть спричиняти цю групу пацієнтів до більш високої смертності при лікуванні оланзапіном, включають вік ≥ 80 років, седацію, поєднане застосування з бензодіазепінами або наявність патології легень (наприклад, пневмонія з аспірацією або без неї). Не існує достатньо даних, щоб встановити відмінності в частоті виникнення цереброваскулярних порушень та/або смертності (порівняно з плацебо), та у факторах ризику цієї групи пацієнтів при прийомі оланзапіну внутрішньо та при внутрішньом'язових ін'єкціях. Хвороба Паркінсона. Не рекомендується застосування оланзапіну при лікуванні психозів, індукованих прийомом дофамінових рецепторів агоністів при хворобі Паркінсона. У клінічних дослідженнях у пацієнтів із психозом, індукованим прийомом препарату (агоніста дофамінових рецепторів) при хворобі Паркінсона, посилення симптомів паркінсонізму відзначалося дуже часто (≥10 %) та з вищою частотою, ніж у групі плацебо. Галюцинації також відзначалися дуже часто (≥ 10%) та з більш високою частотою, ніж у групі плацебо. Порушення функції печінки. В окремих випадках прийом оланзапіну, як правило на ранніх етапах терапії, супроводжувався транзиторним, асимптоматичним збільшенням активності - "печінкових" трансаміназ (аспартатамінотрансферази (ACT) та аланінамінотрансферази (АЛТ)) у сироватці крові. Відзначалися поодинокі випадки гепатиту. Крім того, надходили поодинокі повідомлення про холестатичне та змішане ураження печінки. Особлива обережність необхідна при збільшенні активності ACT та/або АЛТ у сироватці крові у пацієнтів з недостатністю функції печінки, з обмеженим функціональним резервом печінки або пацієнтів, які отримують лікування потенційно гепатотоксичними препаратами. У разі збільшення активності ACT та/або АЛТ під час лікування оланзапіном потрібне ретельне спостереження за пацієнтом та, при необхідності, зниження дози.При тяжких порушеннях функції печінки, зумовлених прийомом оланзапіну, його застосування слід припинити. Гіперглікемія та цукровий діабет. Відзначається більш висока поширеність цукрового діабету у пацієнтів із шизофренією. Як і при прийомі деяких інших антипсихотичних препаратів, рідко відзначалися випадки гіперглікемії, декомпенсації цукрового діабету, що в деяких випадках супроводжується кетоацидозом і діабетичною комою, у тому числі з летальним результатом. Рекомендується ретельний клінічний моніторинг пацієнтів із цукровим діабетом та пацієнтів із факторами ризику розвитку цукрового діабету. Зміна ліпідного профілю. У ході плацебо-контрольованих досліджень у пацієнтів, які отримували оланзапін, спостерігалися небажані зміни ліпідного спектра. Рекомендується клінічне спостереження. Розвиток ризику раптової смерті. Досвід клінічного застосування будь-яких нейролептиків, включаючи оланзапін, виявив подібне, залежне від дози, дворазове збільшення ризику смерті внаслідок гострої серцевої недостатності, порівняно з випадками смерті внаслідок гострої серцевої недостатності у пацієнтів, які не застосовували нейролептики. Цереброваскулярні небажані явища, включаючи інсульт, у пацієнтів з деменцією. Цереброваскулярні небажані явища (наприклад, інсульт, транзиторна ішемічна атака), включаючи летальні наслідки, відзначалися в дослідженнях оланзапіну у пацієнтів з психозом, пов'язаним з деменцією. У плацебо-контрольованих дослідженнях відзначалася більш висока частота небажаних цереброваскулярних явищ у пацієнтів у групі оланзапіну, порівняно з групою плацебо (1,3% проти 0,4% відповідно). Всі пацієнти з цереброваскулярними порушеннями мали попередні фактори ризику розвитку цереброваскулярних небажаних явищ (наприклад, раніше випадок цереброваскулярного небажаного явища або транзиторної ішемічної атаки, артеріальна гіпертензія, куріння), а також супутні захворювання і/або прийом препаратів . Оланзапін не показаний для лікування пацієнтів із психозом, пов'язаним із деменцією. Судоми. Оланзапін слід застосовувати з обережністю у пацієнтів із судомами в анамнезі або схильних до впливу факторів, що знижують поріг судомної готовності. У таких пацієнтів при лікуванні оланзапіном судомні напади спостерігалися рідко. Антихолінергічна активність. При проведенні клінічних досліджень терапія оланзапіном рідко супроводжувалась антихолінергічними побічними ефектами. Однак клінічний досвід застосування оланзапіну у пацієнтів із супутніми захворюваннями обмежений, тому рекомендується виявляти обережність при призначенні оланзапіну пацієнтам із клінічно значущою гіперплазією передміхурової залози, паралітичною непрохідністю кишечника, закритокутовою глаукомою та подібними станами. Блокада дофамінових рецепторів. В умовах in vitro оланзапін виявляє антагонізм щодо дофамінових рецепторів та, як і інші антипсихотичні засоби (нейролептики), теоретично може пригнічувати дію леводопи та інших агоністів дофамінових рецепторів. Нейтропенія. З обережністю слід застосовувати оланзапін у пацієнтів з низьким вмістом лейкоцитів та/або нейтрофілів у крові; одержують препарати, які можуть спричинити нейтропенію; з пригніченням функції кісткового мозку, зумовленим захворюванням променевої чи хіміотерапії; а також у пацієнтів з еозинофілією та/або мієлопроліферативними захворюваннями. Про розвиток нейтропенії повідомлялося головним чином при поєднанні оланзапіну з вальпроатом. Тривалість інтервалу QT. У клінічних дослідженнях нечасто відзначалося клінічно значуще подовження інтервалу QT (інтервал QT з коригуванням Фрідериція [QTcF] ≥ 500 мсек у пацієнтів із вихідним показником. QTcF Скасування терапії. У разі різкого скасування оланзапіну вкрай рідко ( Тромбоемболія. Вкрай рідко ( Загальна активність щодо ЦНС. З урахуванням основної дії оланзапіну на ЦНС, слід бути обережним при застосуванні оланзапіну у поєднанні з іншими лікарськими препаратами центральної дії та алкоголем. Постуральна гіпотензія. Постуральна гіпотензія нечасто спостерігалася у клінічних дослідженнях оланзапіну у людей похилого віку. Так само, як і при використанні інших антипсихотичних засобів, у разі призначення оланзапіну пацієнтам віком понад 65 років рекомендується періодично здійснювати контроль артеріального тиску. Фенілаланін. До складу препарату входить аспартам, який є джерелом фенілаланіну. Діти та підлітки до 18 років. Оланзапін не рекомендується застосовувати у дітей та підлітків до 18 років у зв'язку з відсутністю достатніх даних щодо ефективності та безпеки. У короткострокових дослідженнях, які проводилися у підлітків 13-17 років, було відзначено більш значне збільшення маси тіла та зміну концентрації ліпідів та пролактину, ніж у аналогічних дослідженнях у дорослих. Вплив на здатність до керування автотранспортом та управління механізмами Пацієнтам, які приймають оланзапін, слід виявляти обережність при керуванні механічними засобами, включаючи автомобіль, оскільки оланзапін може викликати сонливість та запаморочення.Умови відпустки з аптекЗа рецептомВідео на цю тему
362,00 грн
329,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. Діюча речовина: цетиризину дигідрохлорид 10 мг; Допоміжні речовини: целюлоза мікрокристалічна 37,00 мг, лактози моногідрат 66,40 мг, кремнію діоксид колоїдний 0,60 мг, стеарат магнію 1,25 мг, опадраї® Y-1-7000 3,45 мг (гіпромеллоза (Е 4 мг, титану діоксид (Е 171) 1,078 мг, макрогол 400 0,216 мг). По 7 або 10 таблеток у контурне осередкове впакування (блістер) [ПВХ / фольга алюмінієва]. По 1 блістер (по 7 або 10 таблеток), 2 або 3 блістер (по 10 таблеток) разом з інструкцією по застосуванню поміщають у картонну пачку.Опис лікарської формиБілі довгасті пігулки покриті плівковою оболонкою з двоопуклими поверхнями, з одностороннім ризиком і гравіюванням "Y" по обидва боки від ризику.Фармакотерапевтична групаПротиалергічний засіб Н1-гістамінових рецепторів - блокатор.ФармакокінетикаШвидко всмоктується прийому внутрішньо. Cmax у сироватці досягається через 1 годину після прийому внутрішньо. Їжа не впливає на повноту всмоктування, але подовжує процес всмоктування на 1 год. 93% цетиризину зв'язується з білками. Фармакокінетичні параметри цетиризину мають лінійну залежність від дози. Об'єм розподілу - 0,5 л/кг. У невеликих кількостях метаболізується у печінці шляхом O-дезалкування з утворенням фармакологічно неактивного метаболіту (на відміну від інших блокаторів Н1-гістамінових рецепторів, що метаболізуються у печінці за участю системи цитохрому P450). Чи не кумулює. 2/3 препарату виводиться у незміненому вигляді нирками та близько 10% – з каловими масами. Системний Cl - 53 мл/хв. T1/2 становить 7-10 год (у дітей 6-12 років – 6 год, 2-6 років – 5 год, від 6 міс до 2 років – 3,1 год). У хворих Т1/2 збільшується на 50%, системний Cl - на 40%. Фактично не видаляється при гемодіалізі. Проникає у грудне молоко.ФармакодинамікаКонкурентний антагоніст гістаміну, метаболіт гідроксизину, блокує Н1-гістамінові рецептори. Попереджає розвиток і полегшує перебіг алергічних реакцій, має протисвербіжну та протиексудативну дію. Впливає на «ранню» гістамінозалежну стадію алергічних реакцій, обмежує вивільнення медіаторів запалення на «пізній» стадії алергічної реакції, зменшує міграцію еозинофілів, нейтрофілів та базофілів, стабілізує мембрани опасистих клітин. Зменшує проникність капілярів, запобігає розвитку набряку тканин, знімає спазм гладкої мускулатури. Усуває реакцію шкіри на введення гістаміну, специфічних алергенів, а також на охолодження (при холодовій кропив'янці). Знижує гістаміноіндуковану бронхоконстрикцію при бронхіальній астмі легкої течії.Практично не чинить антихолінергічної та антисеротонінової дії. У терапевтичних дозах практично не має седативного ефекту. Початок ефекту після разового прийому 10 мг цетиризину – через 20 хв (у 50 % пацієнтів) та через 60 хв (у 95 % пацієнтів), дія триває понад 24 години. На тлі курсового лікування толерантність до антигістамінної дії цетиризину не розвивається. Після припинення лікування дія зберігається до 3 діб.Показання до застосуванняДля дорослих та дітей від 6 міс. і старше: лікування симптомів цілорічного та сезонного алергічного риніту та алергічного кон'юнктивіту, таких як свербіж, чхання, ринорея, сльозотеча, гіперемія кон'юнктиви, сінної лихоманки (поліноз); кропив'янки, у тому числі хронічної ідіопатичної кропив'янки, набряку Квінке; інших алергічних дерматозів (у тому числі атопічного дерматиту), що супроводжуються свербінням та висипаннями.Протипоказання до застосуванняПідвищена чутливість до будь-якого з компонентів препарату або гідроксизину. Препарат призначений для дітей до 6 міс.Вагітність та лактаціяНе застосовується під час вагітності, періоду лактації.Побічна діяСонливість, головний біль, сухість у роті, рідко – головний біль, запаморочення, мігрень, діарея, алергічні реакції: ангіоневротичний набряк, свербіж, висипання, кропив'янка.Взаємодія з лікарськими засобамиНе відзначено фармакокінетичної взаємодії та клінічного ефекту при сумісному призначенні з псевдоефедрином, циметидином, кетоконазолом, еритроміцином, азитроміцином, діазепамом, гліпізидом. При сумісному призначенні з теофіліном у дозі 400 мг 1 раз на день відмічено зниження Cl креатиніну на 16%. При сумісному призначенні з макролідами та кетоконазолом не відмічено змін на ЕКГ. При використанні терапевтичних доз не отримано даних про взаємодію з алкоголем (при концентрації алкоголю в крові 0,5 г/л). Тим не менш, краще утриматися від вживання алкоголю під час лікування цетиризином.Спосіб застосування та дозиДіти від 6 до 12 місяців: 2,5 мг (5 крапель) 1 раз на день. Діти від 1 до 2 років: 2,5 мг (5 крапель) до 2 разів на день. Діти віком від 2 до 6 років: 2,5 мг (5 крапель) 2 рази на день або 5 мг (10 крапель) 1 раз на день. Дорослі та діти старше 6 років: добова доза – 10 мг (1 таблетка або 20 крапель). Дорослим – 10 мг 1 раз на день, дітям – по 5 мг 2 рази на день або 10 мг одноразово. Іноді початкова доза 5 мг може бути достатньою для досягнення терапевтичного ефекту. Для хворих з нирковою недостатністю доза зменшується залежно від кліренсу креатиніну: при кліренсі креатиніну 30–49 мл/хв – 5 мг 1 раз на день, при 10–29 мл/хв – 5 мг через день.ПередозуванняСимптоми (при прийомі препарату одноразово у дозі понад 50 мг): сонливість, неспокій, підвищена дратівливість, затримка сечі, сухість у роті, запор, мідріаз, тахікардія. Лікування: припинити прийом препарату, очистити шлунок, прийняти активоване вугілля, негайно звернутися до лікаря.Запобіжні заходи та особливі вказівкиЗважаючи на потенційний пригнічуючий вплив на центральну нервову систему, слід дотримуватися обережності при призначенні препарату Зіртек® дітям віком від 6 міс до 1 року за наявності наступних факторів ризику виникнення синдрому раптової дитячої смерті, таких, як (але не обмежуючись цим списком): синдром апное уві сні або синдром раптової дитячої смерті дітей грудного віку у брата чи сестри; зловживання матері наркотиками чи курінням під час вагітності; молодий вік матері (19 років і молодший); зловживання курінням няні, яка доглядає дитину (одна пачка цигарок на день або більше); діти, які регулярно засипають обличчям вниз і яких не укладають на спину; недоношені (гестаційний вік менше 37 тижнів) або народжені з недостатньою масою тіла (нижче 10-го перцентилю від гестаційного віку); при спільному прийомі препаратів, що пригнічують вплив на центральну нервову систему. До складу препарату входять допоміжні речовини метилпарабензол та пропілпарабензол, які можуть спричинити алергічні реакції, у тому числі уповільненого типу. У пацієнтів з пошкодженням спинного мозку, гіперплазією передміхурової залози, а також за наявності інших факторів, що спричиняють затримку сечі, потрібне дотримання обережності, оскільки цетиризин може збільшувати ризик затримки сечі. У пацієнтів із нирковою недостатністю режим дозування препарату слід коригувати. Через можливе зниження функції нирок у пацієнтів похилого віку, режим дозування препарату слід коригувати. Рекомендовано бути обережними при застосуванні цетиризину одночасно з алкоголем, оскільки цетиризин може призвести до підвищеної сонливості. Обережність слід дотримуватися у пацієнтів з епілепсією та підвищеною судомною готовністю. Перед призначенням алергологічних проб рекомендований триденний "відмивний" період з огляду на те, що блокатори H1-гістамінових рецепторів інгібують розвиток шкірних алергічних реакцій. Уважно прочитайте інструкцію перед тим, як розпочати застосування препарату. Збережіть інструкцію, вона може знадобитися знову. Якщо у Вас виникли запитання, зверніться до лікаря. Лікарський засіб, яким Ви лікуєтеся призначено особисто Вам, і його не слід передавати іншим особам, оскільки він може завдати їм шкоди навіть за наявності тих самих симптомів, що й у Вас. Вплив на здатність до керування автотранспортом та управління механізмами Цетиризин може призвести до підвищеної сонливості, отже препарат Зіртек може впливати на здатність керувати транспортними засобами, механізмами.Умови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаТаблетки, вкриті оболонкою - 1 табл. цетиризину дигідрохлорид – 10 мг; допоміжні речовини: МКЦ; лактоза; кремнію діоксид колоїдний; магнію стеарат; гіпромелоза; титану діоксид; макрогол 400 (поліетиленгліколь) У блістері 7 або 10 прим.; у пачці картонної 1 блістер.Опис лікарської формиПігулки: білі довгасті, покриті оболонкою, розділені ризиком та марковані з одного боку Y/Y.Фармакотерапевтична групаПротиалергічний засіб Н1-гістамінових рецепторів - блокатор.ФармакокінетикаШвидко всмоктується прийому внутрішньо. Cmax у сироватці досягається через 1 годину після прийому внутрішньо. Їжа не впливає на повноту всмоктування, але подовжує процес всмоктування на 1 год. 93% цетиризину зв'язується з білками. Фармакокінетичні параметри цетиризину мають лінійну залежність від дози. Об'єм розподілу - 0,5 л/кг. У невеликих кількостях метаболізується у печінці шляхом O-дезалкування з утворенням фармакологічно неактивного метаболіту (на відміну від інших блокаторів Н1-гістамінових рецепторів, що метаболізуються у печінці за участю системи цитохрому P450). Чи не кумулює. 2/3 препарату виводиться у незміненому вигляді нирками та близько 10% – з каловими масами. Системний Cl - 53 мл/хв. T1/2 становить 7-10 год (у дітей 6-12 років – 6 год, 2-6 років – 5 год, від 6 міс до 2 років – 3,1 год). У хворих Т1/2 збільшується на 50%, системний Cl - на 40%. Фактично не видаляється при гемодіалізі. Проникає у грудне молоко.ФармакодинамікаКонкурентний антагоніст гістаміну, метаболіт гідроксизину, блокує Н1-гістамінові рецептори. Попереджає розвиток і полегшує перебіг алергічних реакцій, має протисвербіжну та протиексудативну дію. Впливає на «ранню» гістамінозалежну стадію алергічних реакцій, обмежує вивільнення медіаторів запалення на «пізній» стадії алергічної реакції, зменшує міграцію еозинофілів, нейтрофілів та базофілів, стабілізує мембрани опасистих клітин. Зменшує проникність капілярів, запобігає розвитку набряку тканин, знімає спазм гладкої мускулатури. Усуває реакцію шкіри на введення гістаміну, специфічних алергенів, а також на охолодження (при холодовій кропив'янці). Знижує гістаміноіндуковану бронхоконстрикцію при бронхіальній астмі легкої течії.Практично не чинить антихолінергічної та антисеротонінової дії. У терапевтичних дозах практично не має седативного ефекту. Початок ефекту після разового прийому 10 мг цетиризину – через 20 хв (у 50 % пацієнтів) та через 60 хв (у 95 % пацієнтів), дія триває понад 24 години. На тлі курсового лікування толерантність до антигістамінної дії цетиризину не розвивається. Після припинення лікування дія зберігається до 3 діб.Показання до застосуванняДля дорослих та дітей від 6 міс. і старше: лікування симптомів цілорічного та сезонного алергічного риніту та алергічного кон'юнктивіту, таких як свербіж, чхання, ринорея, сльозотеча, гіперемія кон'юнктиви, сінної лихоманки (поліноз); кропив'янки, у тому числі хронічної ідіопатичної кропив'янки, набряку Квінке; інших алергічних дерматозів (у тому числі атопічного дерматиту), що супроводжуються свербінням та висипаннями.Протипоказання до застосуванняПідвищена чутливість до будь-якого з компонентів препарату або гідроксизину. Препарат призначений для дітей до 6 міс.Вагітність та лактаціяНе застосовується під час вагітності, періоду лактації.Побічна діяСонливість, головний біль, сухість у роті, рідко – головний біль, запаморочення, мігрень, діарея, алергічні реакції: ангіоневротичний набряк, свербіж, висипання, кропив'янка.Взаємодія з лікарськими засобамиНе відзначено фармакокінетичної взаємодії та клінічного ефекту при сумісному призначенні з псевдоефедрином, циметидином, кетоконазолом, еритроміцином, азитроміцином, діазепамом, гліпізидом. При сумісному призначенні з теофіліном у дозі 400 мг 1 раз на день відмічено зниження Cl креатиніну на 16%. При сумісному призначенні з макролідами та кетоконазолом не відмічено змін на ЕКГ. При використанні терапевтичних доз не отримано даних про взаємодію з алкоголем (при концентрації алкоголю в крові 0,5 г/л). Тим не менш, краще утриматися від вживання алкоголю під час лікування цетиризином.Спосіб застосування та дозиДіти від 6 до 12 місяців: 2,5 мг (5 крапель) 1 раз на день. Діти від 1 до 2 років: 2,5 мг (5 крапель) до 2 разів на день. Діти віком від 2 до 6 років: 2,5 мг (5 крапель) 2 рази на день або 5 мг (10 крапель) 1 раз на день. Дорослі та діти старше 6 років: добова доза – 10 мг (1 таблетка або 20 крапель). Дорослим – 10 мг 1 раз на день, дітям – по 5 мг 2 рази на день або 10 мг одноразово. Іноді початкова доза 5 мг може бути достатньою для досягнення терапевтичного ефекту. Для хворих з нирковою недостатністю доза зменшується залежно від кліренсу креатиніну: при кліренсі креатиніну 30–49 мл/хв – 5 мг 1 раз на день, при 10–29 мл/хв – 5 мг через день.ПередозуванняСимптоми (при прийомі препарату одноразово у дозі понад 50 мг): сонливість, неспокій, підвищена дратівливість, затримка сечі, сухість у роті, запор, мідріаз, тахікардія. Лікування: припинити прийом препарату, очистити шлунок, прийняти активоване вугілля, негайно звернутися до лікаря.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. Діюча речовина: цетиризину дигідрохлорид 10 мг; Допоміжні речовини: целюлоза мікрокристалічна 37,00 мг, лактози моногідрат 66,40 мг, кремнію діоксид колоїдний 0,60 мг, стеарат магнію 1,25 мг, опадраї® Y-1-7000 3,45 мг (гіпромеллоза (Е 4 мг, титану діоксид (Е 171) 1,078 мг, макрогол 400 0,216 мг). По 7 або 10 таблеток у контурне осередкове впакування (блістер) [ПВХ / фольга алюмінієва]. По 1 блістер (по 7 або 10 таблеток), 2 або 3 блістер (по 10 таблеток) разом з інструкцією по застосуванню поміщають у картонну пачку.Опис лікарської формиБілі довгасті пігулки покриті плівковою оболонкою з двоопуклими поверхнями, з одностороннім ризиком і гравіюванням "Y" по обидва боки від ризику.Фармакотерапевтична групаПротиалергічний засіб Н1-гістамінових рецепторів - блокатор.ФармакокінетикаШвидко всмоктується прийому внутрішньо. Cmax у сироватці досягається через 1 годину після прийому внутрішньо. Їжа не впливає на повноту всмоктування, але подовжує процес всмоктування на 1 год. 93% цетиризину зв'язується з білками. Фармакокінетичні параметри цетиризину мають лінійну залежність від дози. Об'єм розподілу - 0,5 л/кг. У невеликих кількостях метаболізується у печінці шляхом O-дезалкування з утворенням фармакологічно неактивного метаболіту (на відміну від інших блокаторів Н1-гістамінових рецепторів, що метаболізуються у печінці за участю системи цитохрому P450). Чи не кумулює. 2/3 препарату виводиться у незміненому вигляді нирками та близько 10% – з каловими масами. Системний Cl - 53 мл/хв. T1/2 становить 7-10 год (у дітей 6-12 років – 6 год, 2-6 років – 5 год, від 6 міс до 2 років – 3,1 год). У хворих Т1/2 збільшується на 50%, системний Cl - на 40%. Фактично не видаляється при гемодіалізі. Проникає у грудне молоко.ФармакодинамікаКонкурентний антагоніст гістаміну, метаболіт гідроксизину, блокує Н1-гістамінові рецептори. Попереджає розвиток і полегшує перебіг алергічних реакцій, має протисвербіжну та протиексудативну дію. Впливає на «ранню» гістамінозалежну стадію алергічних реакцій, обмежує вивільнення медіаторів запалення на «пізній» стадії алергічної реакції, зменшує міграцію еозинофілів, нейтрофілів та базофілів, стабілізує мембрани опасистих клітин. Зменшує проникність капілярів, запобігає розвитку набряку тканин, знімає спазм гладкої мускулатури. Усуває реакцію шкіри на введення гістаміну, специфічних алергенів, а також на охолодження (при холодовій кропив'янці). Знижує гістаміноіндуковану бронхоконстрикцію при бронхіальній астмі легкої течії.Практично не чинить антихолінергічної та антисеротонінової дії. У терапевтичних дозах практично не має седативного ефекту. Початок ефекту після разового прийому 10 мг цетиризину – через 20 хв (у 50 % пацієнтів) та через 60 хв (у 95 % пацієнтів), дія триває понад 24 години. На тлі курсового лікування толерантність до антигістамінної дії цетиризину не розвивається. Після припинення лікування дія зберігається до 3 діб.Показання до застосуванняДля дорослих та дітей від 6 міс. і старше: лікування симптомів цілорічного та сезонного алергічного риніту та алергічного кон'юнктивіту, таких як свербіж, чхання, ринорея, сльозотеча, гіперемія кон'юнктиви, сінної лихоманки (поліноз); кропив'янки, у тому числі хронічної ідіопатичної кропив'янки, набряку Квінке; інших алергічних дерматозів (у тому числі атопічного дерматиту), що супроводжуються свербінням та висипаннями.Протипоказання до застосуванняПідвищена чутливість до будь-якого з компонентів препарату або гідроксизину. Препарат призначений для дітей до 6 міс.Вагітність та лактаціяНе застосовується під час вагітності, періоду лактації.Побічна діяСонливість, головний біль, сухість у роті, рідко – головний біль, запаморочення, мігрень, діарея, алергічні реакції: ангіоневротичний набряк, свербіж, висипання, кропив'янка.Взаємодія з лікарськими засобамиНе відзначено фармакокінетичної взаємодії та клінічного ефекту при сумісному призначенні з псевдоефедрином, циметидином, кетоконазолом, еритроміцином, азитроміцином, діазепамом, гліпізидом. При сумісному призначенні з теофіліном у дозі 400 мг 1 раз на день відмічено зниження Cl креатиніну на 16%. При сумісному призначенні з макролідами та кетоконазолом не відмічено змін на ЕКГ. При використанні терапевтичних доз не отримано даних про взаємодію з алкоголем (при концентрації алкоголю в крові 0,5 г/л). Тим не менш, краще утриматися від вживання алкоголю під час лікування цетиризином.Спосіб застосування та дозиДіти від 6 до 12 місяців: 2,5 мг (5 крапель) 1 раз на день. Діти від 1 до 2 років: 2,5 мг (5 крапель) до 2 разів на день. Діти віком від 2 до 6 років: 2,5 мг (5 крапель) 2 рази на день або 5 мг (10 крапель) 1 раз на день. Дорослі та діти старше 6 років: добова доза – 10 мг (1 таблетка або 20 крапель). Дорослим – 10 мг 1 раз на день, дітям – по 5 мг 2 рази на день або 10 мг одноразово. Іноді початкова доза 5 мг може бути достатньою для досягнення терапевтичного ефекту. Для хворих з нирковою недостатністю доза зменшується залежно від кліренсу креатиніну: при кліренсі креатиніну 30–49 мл/хв – 5 мг 1 раз на день, при 10–29 мл/хв – 5 мг через день.ПередозуванняСимптоми (при прийомі препарату одноразово у дозі понад 50 мг): сонливість, неспокій, підвищена дратівливість, затримка сечі, сухість у роті, запор, мідріаз, тахікардія. Лікування: припинити прийом препарату, очистити шлунок, прийняти активоване вугілля, негайно звернутися до лікаря.Запобіжні заходи та особливі вказівкиЗважаючи на потенційний пригнічуючий вплив на центральну нервову систему, слід дотримуватися обережності при призначенні препарату Зіртек® дітям віком від 6 міс до 1 року за наявності наступних факторів ризику виникнення синдрому раптової дитячої смерті, таких, як (але не обмежуючись цим списком): синдром апное уві сні або синдром раптової дитячої смерті дітей грудного віку у брата чи сестри; зловживання матері наркотиками чи курінням під час вагітності; молодий вік матері (19 років і молодший); зловживання курінням няні, яка доглядає дитину (одна пачка цигарок на день або більше); діти, які регулярно засипають обличчям вниз і яких не укладають на спину; недоношені (гестаційний вік менше 37 тижнів) або народжені з недостатньою масою тіла (нижче 10-го перцентилю від гестаційного віку); при спільному прийомі препаратів, що пригнічують вплив на центральну нервову систему. До складу препарату входять допоміжні речовини метилпарабензол та пропілпарабензол, які можуть спричинити алергічні реакції, у тому числі уповільненого типу. У пацієнтів з пошкодженням спинного мозку, гіперплазією передміхурової залози, а також за наявності інших факторів, що спричиняють затримку сечі, потрібне дотримання обережності, оскільки цетиризин може збільшувати ризик затримки сечі. У пацієнтів із нирковою недостатністю режим дозування препарату слід коригувати. Через можливе зниження функції нирок у пацієнтів похилого віку, режим дозування препарату слід коригувати. Рекомендовано бути обережними при застосуванні цетиризину одночасно з алкоголем, оскільки цетиризин може призвести до підвищеної сонливості. Обережність слід дотримуватися у пацієнтів з епілепсією та підвищеною судомною готовністю. Перед призначенням алергологічних проб рекомендований триденний "відмивний" період з огляду на те, що блокатори H1-гістамінових рецепторів інгібують розвиток шкірних алергічних реакцій. Уважно прочитайте інструкцію перед тим, як розпочати застосування препарату. Збережіть інструкцію, вона може знадобитися знову. Якщо у Вас виникли запитання, зверніться до лікаря. Лікарський засіб, яким Ви лікуєтеся призначено особисто Вам, і його не слід передавати іншим особам, оскільки він може завдати їм шкоди навіть за наявності тих самих симптомів, що й у Вас. Вплив на здатність до керування автотранспортом та управління механізмами Цетиризин може призвести до підвищеної сонливості, отже препарат Зіртек може впливати на здатність керувати транспортними засобами, механізмами.Умови відпустки з аптекБез рецептаВідео на цю тему
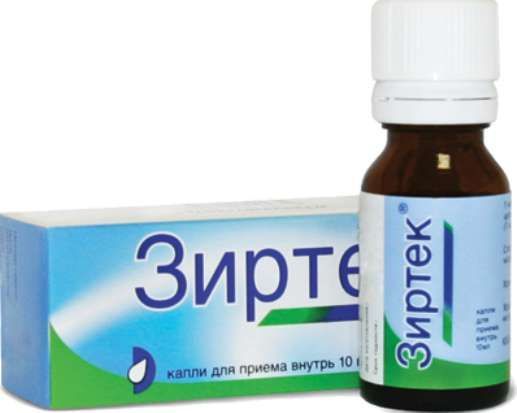
Склад, форма випуску та упаковкаКраплі - 1 мл: Діюча речовина: цетиризину дигідрохлорид 10,00 мг; Допоміжні речовини: гліцерол 294,10 мг, пропіленгліколь 350,00 мг, натрію сахаринат 10,00 мг, метилпарагідроксибензоат 1,35 мг, пропілпарагідроксибензоат 0,15 мг, натрію ацетат 10,00 мг, 3 вода очищена до 1,00мл. 10 мл або 20 мл розчину у флаконах темного скла (тип 3), закупорених поліетиленовою кришкою, забезпеченою системою захисту від дітей. Флакон має кришку-крапельницю з білого поліетилену низької щільності. Флакон разом з інструкцією із застосування поміщають у картонну пачку.Опис лікарської формиПрозора безбарвна рідина із запахом оцтової кислоти.Фармакотерапевтична групаПротиалергічний засіб Н1-гістамінових рецепторів - блокатор.ФармакокінетикаШвидко всмоктується прийому внутрішньо. Cmax у сироватці досягається через 1 годину після прийому внутрішньо. Їжа не впливає на повноту всмоктування, але подовжує процес всмоктування на 1 год. 93% цетиризину зв'язується з білками. Фармакокінетичні параметри цетиризину мають лінійну залежність від дози. Об'єм розподілу - 0,5 л/кг. У невеликих кількостях метаболізується у печінці шляхом O-дезалкування з утворенням фармакологічно неактивного метаболіту (на відміну від інших блокаторів Н1-гістамінових рецепторів, що метаболізуються у печінці за участю системи цитохрому P450). Чи не кумулює. 2/3 препарату виводиться у незміненому вигляді нирками та близько 10% – з каловими масами. Системний Cl - 53 мл/хв. T1/2 становить 7-10 год (у дітей 6-12 років – 6 год, 2-6 років – 5 год, від 6 міс до 2 років – 3,1 год). У хворих Т1/2 збільшується на 50%, системний Cl - на 40%. Фактично не видаляється при гемодіалізі. Проникає у грудне молоко.ФармакодинамікаКонкурентний антагоніст гістаміну, метаболіт гідроксизину, блокує Н1-гістамінові рецептори. Попереджає розвиток і полегшує перебіг алергічних реакцій, має протисвербіжну та протиексудативну дію. Впливає на «ранню» гістамінозалежну стадію алергічних реакцій, обмежує вивільнення медіаторів запалення на «пізній» стадії алергічної реакції, зменшує міграцію еозинофілів, нейтрофілів та базофілів, стабілізує мембрани опасистих клітин. Зменшує проникність капілярів, запобігає розвитку набряку тканин, знімає спазм гладкої мускулатури. Усуває реакцію шкіри на введення гістаміну, специфічних алергенів, а також на охолодження (при холодовій кропив'янці). Знижує гістаміноіндуковану бронхоконстрикцію при бронхіальній астмі легкої течії.Практично не чинить антихолінергічної та антисеротонінової дії. У терапевтичних дозах практично не має седативного ефекту. Початок ефекту після разового прийому 10 мг цетиризину – через 20 хв (у 50 % пацієнтів) та через 60 хв (у 95 % пацієнтів), дія триває понад 24 години. На тлі курсового лікування толерантність до антигістамінної дії цетиризину не розвивається. Після припинення лікування дія зберігається до 3 діб.Показання до застосуванняДля дорослих та дітей від 6 міс. і старше: лікування симптомів цілорічного та сезонного алергічного риніту та алергічного кон'юнктивіту, таких як свербіж, чхання, ринорея, сльозотеча, гіперемія кон'юнктиви, сінної лихоманки (поліноз); кропив'янки, у тому числі хронічної ідіопатичної кропив'янки, набряку Квінке; інших алергічних дерматозів (у тому числі атопічного дерматиту), що супроводжуються свербінням та висипаннями.Протипоказання до застосуванняПідвищена чутливість до будь-якого з компонентів препарату або гідроксизину. Препарат призначений для дітей до 6 міс.Вагітність та лактаціяНе застосовується під час вагітності, періоду лактації.Побічна діяСонливість, головний біль, сухість у роті, рідко – головний біль, запаморочення, мігрень, діарея, алергічні реакції: ангіоневротичний набряк, свербіж, висипання, кропив'янка.Взаємодія з лікарськими засобамиНе відзначено фармакокінетичної взаємодії та клінічного ефекту при сумісному призначенні з псевдоефедрином, циметидином, кетоконазолом, еритроміцином, азитроміцином, діазепамом, гліпізидом. При сумісному призначенні з теофіліном у дозі 400 мг 1 раз на день відмічено зниження Cl креатиніну на 16%. При сумісному призначенні з макролідами та кетоконазолом не відмічено змін на ЕКГ. При використанні терапевтичних доз не отримано даних про взаємодію з алкоголем (при концентрації алкоголю в крові 0,5 г/л). Тим не менш, краще утриматися від вживання алкоголю під час лікування цетиризином.Спосіб застосування та дозиДіти від 6 до 12 місяців: 2,5 мг (5 крапель) 1 раз на день. Діти від 1 до 2 років: 2,5 мг (5 крапель) до 2 разів на день. Діти віком від 2 до 6 років: 2,5 мг (5 крапель) 2 рази на день або 5 мг (10 крапель) 1 раз на день. Дорослі та діти старше 6 років: добова доза – 10 мг (1 таблетка або 20 крапель). Дорослим – 10 мг 1 раз на день, дітям – по 5 мг 2 рази на день або 10 мг одноразово. Іноді початкова доза 5 мг може бути достатньою для досягнення терапевтичного ефекту. Для хворих з нирковою недостатністю доза зменшується залежно від кліренсу креатиніну: при кліренсі креатиніну 30–49 мл/хв – 5 мг 1 раз на день, при 10–29 мл/хв – 5 мг через день.ПередозуванняСимптоми (при прийомі препарату одноразово у дозі понад 50 мг): сонливість, неспокій, підвищена дратівливість, затримка сечі, сухість у роті, запор, мідріаз, тахікардія. Лікування: припинити прийом препарату, очистити шлунок, прийняти активоване вугілля, негайно звернутися до лікаря.Запобіжні заходи та особливі вказівкиЗважаючи на потенційний пригнічуючий вплив на центральну нервову систему, слід дотримуватися обережності при призначенні препарату Зіртек® дітям віком від 6 міс до 1 року за наявності наступних факторів ризику виникнення синдрому раптової дитячої смерті, таких, як (але не обмежуючись цим списком): синдром апное уві сні або синдром раптової дитячої смерті дітей грудного віку у брата чи сестри; зловживання матері наркотиками чи курінням під час вагітності; молодий вік матері (19 років і молодший); зловживання курінням няні, яка доглядає дитину (одна пачка цигарок на день або більше); діти, які регулярно засипають обличчям вниз і яких не укладають на спину; недоношені (гестаційний вік менше 37 тижнів) або народжені з недостатньою масою тіла (нижче 10-го перцентилю від гестаційного віку); при спільному прийомі препаратів, що пригнічують вплив на центральну нервову систему. До складу препарату входять допоміжні речовини метилпарабензол та пропілпарабензол, які можуть спричинити алергічні реакції, у тому числі уповільненого типу. У пацієнтів з пошкодженням спинного мозку, гіперплазією передміхурової залози, а також за наявності інших факторів, що спричиняють затримку сечі, потрібне дотримання обережності, оскільки цетиризин може збільшувати ризик затримки сечі. У пацієнтів із нирковою недостатністю режим дозування препарату слід коригувати. Через можливе зниження функції нирок у пацієнтів похилого віку, режим дозування препарату слід коригувати. Рекомендовано бути обережними при застосуванні цетиризину одночасно з алкоголем, оскільки цетиризин може призвести до підвищеної сонливості. Обережність слід дотримуватися у пацієнтів з епілепсією та підвищеною судомною готовністю. Перед призначенням алергологічних проб рекомендований триденний "відмивний" період з огляду на те, що блокатори H1-гістамінових рецепторів інгібують розвиток шкірних алергічних реакцій. Уважно прочитайте інструкцію перед тим, як розпочати застосування препарату. Збережіть інструкцію, вона може знадобитися знову. Якщо у Вас виникли запитання, зверніться до лікаря. Лікарський засіб, яким Ви лікуєтеся призначено особисто Вам, і його не слід передавати іншим особам, оскільки він може завдати їм шкоди навіть за наявності тих самих симптомів, що й у Вас. Вплив на здатність до керування автотранспортом та управління механізмами Цетиризин може призвести до підвищеної сонливості, отже препарат Зіртек може впливати на здатність керувати транспортними засобами, механізмами.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаКраплі для прийому внутрішньо - 1 мл цетиризину гідрохлорид – 10 мг; допоміжні речовини: гліцерол; пропіленгліколь; натрію сахаринат; метилпарабензол; пропілпарабензол; натрію ацетат; крижана оцтова кислота; вода очищена У флаконах-крапельницях із темного скла по 10 або 20 мл (1 мл = 20 крапель); у пачці картонної 1 флакон.Опис лікарської формиКраплі для вживання: прозора безбарвна рідина із запахом оцтової кислоти.Фармакотерапевтична групаПротиалергічний засіб Н1-гістамінових рецепторів - блокатор.ФармакокінетикаШвидко всмоктується прийому внутрішньо. Cmax у сироватці досягається через 1 годину після прийому внутрішньо. Їжа не впливає на повноту всмоктування, але подовжує процес всмоктування на 1 год. 93% цетиризину зв'язується з білками. Фармакокінетичні параметри цетиризину мають лінійну залежність від дози. Об'єм розподілу - 0,5 л/кг. У невеликих кількостях метаболізується у печінці шляхом O-дезалкування з утворенням фармакологічно неактивного метаболіту (на відміну від інших блокаторів Н1-гістамінових рецепторів, що метаболізуються у печінці за участю системи цитохрому P450). Чи не кумулює. 2/3 препарату виводиться у незміненому вигляді нирками та близько 10% – з каловими масами. Системний Cl - 53 мл/хв. T1/2 становить 7-10 год (у дітей 6-12 років – 6 год, 2-6 років – 5 год, від 6 міс до 2 років – 3,1 год). У хворих Т1/2 збільшується на 50%, системний Cl - на 40%. Фактично не видаляється при гемодіалізі. Проникає у грудне молоко.ФармакодинамікаКонкурентний антагоніст гістаміну, метаболіт гідроксизину, блокує Н1-гістамінові рецептори. Попереджає розвиток і полегшує перебіг алергічних реакцій, має протисвербіжну та протиексудативну дію. Впливає на «ранню» гістамінозалежну стадію алергічних реакцій, обмежує вивільнення медіаторів запалення на «пізній» стадії алергічної реакції, зменшує міграцію еозинофілів, нейтрофілів та базофілів, стабілізує мембрани опасистих клітин. Зменшує проникність капілярів, запобігає розвитку набряку тканин, знімає спазм гладкої мускулатури. Усуває реакцію шкіри на введення гістаміну, специфічних алергенів, а також на охолодження (при холодовій кропив'янці). Знижує гістаміноіндуковану бронхоконстрикцію при бронхіальній астмі легкої течії.Практично не чинить антихолінергічної та антисеротонінової дії. У терапевтичних дозах практично не має седативного ефекту. Початок ефекту після разового прийому 10 мг цетиризину – через 20 хв (у 50 % пацієнтів) та через 60 хв (у 95 % пацієнтів), дія триває понад 24 години. На тлі курсового лікування толерантність до антигістамінної дії цетиризину не розвивається. Після припинення лікування дія зберігається до 3 діб.ІнструкціяДіти від 6 до 12 місяців: 2,5 мг (5 крапель) 1 раз на день. Діти від 1 до 2 років: 2,5 мг (5 крапель) до 2 разів на день. Діти віком від 2 до 6 років: 2,5 мг (5 крапель) 2 рази на день або 5 мг (10 крапель) 1 раз на день. Дорослі та діти старше 6 років: добова доза – 10 мг (1 таблетка або 20 крапель). Дорослим – 10 мг 1 раз на день, дітям – по 5 мг 2 рази на день або 10 мг одноразово. Іноді початкова доза 5 мг може бути достатньою для досягнення терапевтичного ефекту. Для хворих з нирковою недостатністю доза зменшується залежно від кліренсу креатиніну: при кліренсі креатиніну 30–49 мл/хв – 5 мг 1 раз на день, при 10–29 мл/хв – 5 мг через день.Показання до застосуванняДля дорослих та дітей від 6 міс. і старше: лікування симптомів цілорічного та сезонного алергічного риніту та алергічного кон'юнктивіту, таких як свербіж, чхання, ринорея, сльозотеча, гіперемія кон'юнктиви, сінної лихоманки (поліноз); кропив'янки, у тому числі хронічної ідіопатичної кропив'янки, набряку Квінке; інших алергічних дерматозів (у тому числі атопічного дерматиту), що супроводжуються свербінням та висипаннями.Протипоказання до застосуванняПідвищена чутливість до будь-якого з компонентів препарату або гідроксизину. Препарат призначений для дітей до 6 міс.Вагітність та лактаціяНе застосовується під час вагітності, періоду лактації.Побічна діяСонливість, головний біль, сухість у роті, рідко – головний біль, запаморочення, мігрень, діарея, алергічні реакції: ангіоневротичний набряк, свербіж, висипання, кропив'янка.Взаємодія з лікарськими засобамиНе відзначено фармакокінетичної взаємодії та клінічного ефекту при сумісному призначенні з псевдоефедрином, циметидином, кетоконазолом, еритроміцином, азитроміцином, діазепамом, гліпізидом. При сумісному призначенні з теофіліном у дозі 400 мг 1 раз на день відмічено зниження Cl креатиніну на 16%. При сумісному призначенні з макролідами та кетоконазолом не відмічено змін на ЕКГ. При використанні терапевтичних доз не отримано даних про взаємодію з алкоголем (при концентрації алкоголю в крові 0,5 г/л). Тим не менш, краще утриматися від вживання алкоголю під час лікування цетиризином.ПередозуванняСимптоми (при прийомі препарату одноразово у дозі понад 50 мг): сонливість, неспокій, підвищена дратівливість, затримка сечі, сухість у роті, запор, мідріаз, тахікардія. Лікування: припинити прийом препарату, очистити шлунок, прийняти активоване вугілля, негайно звернутися до лікаря.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
Склад, форма випуску та упаковкаКапсули - 1 капс. діюча речовина: азитроміцин дигідрат (у перерахунку на азитроміцин) - 500 мг; допоміжні речовини: целюлоза мікрокристалічна, магнію стеарат; корпус капсули: титану діоксид Е 171, желатин; кришка: титану діоксид Е 171, барвник сонячний захід сонця жовтий Е 110, желатин. По 3 капсули в контурне осередкове пакування з плівки полівінілхлоридної та фольги алюмінієвої друкованої лакованої. 1 або 2 контурні коміркові упаковки разом з інструкцією із застосування поміщають у пачку з картону.Опис лікарської формиКапсули №00, корпус білий, кришка помаранчева. Вміст капсул – порошок від білого до білого з жовтуватим відтінком кольору, схильний до комкування.Фармакотерапевтична групаАнтибіотик-азалід.ФармакокінетикаАбсорбція висока, кислотостійка, ліпофіль. Біодоступність після одноразового прийому 500 мг - 37% (ефект "першого проходження" через печінку), максимальна концентрація (Сmах) після перорального прийому 500 мг - 0,4 мг/л, час досягнення максимальної концентрації (ТСmах) - 2,5-2 9 год; у тканинах і клітинах концентрація у 10-50 разів вища, ніж у сироватці крові, обсяг розподілу – 31,1 л/кг. Легко проходить гістогематичні бар'єри. Добре проникає у дихальні шляхи, сечостатеві органи та тканини, у передміхурову залозу, у шкіру та м'які тканини; накопичується в середовищі з низьким pH, в лізосомах (що особливо важливо для ерадикації внутрішньоклітинно розташованих збудників); транспортується також фагоцитами, поліморфно-ядерними лейкоцитами та макрофагами. Проникає через мембрани клітин та створює високі концентрації у них.Концентрація в осередках інфекції достовірно вища (на 24-34%), ніж у здорових тканинах, і корелює з вираженістю запального набряку. В осередку запалення зберігається в ефективних концентраціях протягом 5-7 днів після прийому останньої дози. Зв'язок з білками плазми - 7-50% (назад пропорційна концентрації в крові). У печінці деметилюється, метаболіти, що утворюються, не активні. У метаболізмі беруть участь ізоферменти CYP3A4, CYP3A5, CYP3A7, інгібітором яких він є. Плазмовий кліренс – 630 мл/хв; період напіввиведення (Т1/2) між 8 і 24 год після прийому становить 14-20 год, Т1/2 в інтервалі від 24 до 72 год - 41 год. 50% виводиться з жовчю у незміненому вигляді, 6% - нирками. Прийом їжі істотно змінює фармакокінетику. Схах знижується на 52%, площа під фармакокінетичною кривою "концентрація-час" (AUC) - на 43%. У літніх чоловіків (65-85 років) фармакокінетичні параметри не змінюються, у жінок збільшується Сmах (на 30-50%).ФармакодинамікаАзитроміцин – бактеріостатичний антибіотик широкого спектра дії із групи макролідів-азалідів. Має широкий спектр антимікробної дії. Механізм дії азитроміцину пов'язаний із пригніченням синтезу білка мікробної клітини. Зв'язуючись з 50S-субодиницею рибосоми, пригнічує пептидтранслоказу на стадії трансляцій та пригнічує синтез білка, уповільнюючи ріст та розмноження бактерій. У високих концентраціях має бактерицидну дію. Має активність щодо низки грампозитивних, грамнегативних, анаеробів, внутрішньоклітинних та інших мікроорганізмів. Мікроорганізми можуть спочатку бути стійкими до дії антибіотика або можуть набувати стійкості до нього. Шкала чутливості мікроорганізмів до азитроміцину (Мінімальна інгібуюча концентрація (МІК), мг/л): Staphylococcus - Чутливі ≤1 мг/л; Стійкі >2 мг/л; Streptococcus А, В, С, G - Чутливі ≤0,25 мг/л; Стійкі >0,5 мг/л; S. pneumonia - Чутливі ≤0,25 мг/л; Стійкі >0,5 мг/л; Н. influenzae - Чутливі ≤0,12 мг/л; Стійкі >4 мг/л; М. caiarrhalis - Чутливі ≤0,5 мг/л; Стійкі >0,5 мг/л; N. gonorrhoeae - Чутливі ≤0,25 мг/л; Стійкі >0,5 мг/л. Найчастіше чутливі мікроорганізми: Грампозитивні аероби: Staphylococcus aureus Methicillin-чутливий; Streptococcus pneumoniae Penicillin-чутливий; Streptococcus pyogenes. Грамнегативні аероби: Haemophilus influenza; Haemophilus parainjluenzae; Legionella pneumophila; Moraxella caiarrhalis; Pasteurella muliocida; Neisseria gonorrhoeae. Анаероби: Clostridium perfringens; Fusobacterium spp.; Prevotella spp.; Porphyriomonasspp. Інші мікроорганізми: Chlamydia trachomatis; Chlamydia pneumonia; Chlamydia psittaci; Mycoplasma pneumonia; Mycoplasma hominis; Borrelia burgdorferi. Мікроорганізми, здатні розвинути стійкість до азитроміцину: Грампозитивні аероби: Streptococcus pneumoniae Penicillin-стійкий. Спочатку стійкі мікроорганізми: ГГ позитивні аероби: Enterococcus faecalis; Staphylococci (метицилін-стійкі стафілококи виявляють дуже високий рівень стійкості до макролідів). Грампозитивні бактерії, стійкі до еритроміцину. Анаероби: Bacteroides fragilis.Показання до застосуванняІнфекційно-запальні захворювання, спричинені чутливими до азитроміцину мікроорганізмами: інфекції верхніх відділів дихальних шляхів та ЛОР-органів: фарингіт, тонзиліт, синусит, середній отит; інфекції нижніх відділів дихальних шляхів: пневмонія (у тому числі атипова, загострення хронічної пневмонії); бронхіт (у тому числі гострий, загострення хронічного); інфекції шкіри та м'яких тканин: вугри звичайні (середній ступінь тяжкості), бешиха, імпетиго, вдруге інфіковані дерматози; інфекції сечовивідних шляхів: гонорейний та негонорейний уретрит, цервіцит; Початкова стадія хвороби Лайма (бореліоз) - мігруюча еритема (erythema migrans).Протипоказання до застосуванняПідвищена чутливість до азитроміцину (у тому числі інших макролідів), компонентів препарату; тяжка ниркова недостатність (кліренс креатиніну (КК) менше 40 мл/хв); тяжка печінкова недостатність (клас В і вище за шкалою Чайлд-П'ю); період лактації; дитячий вік до 12 років та з масою тіла менше 45 кг; одночасний прийом з ерготаміном та дигідроерготаміном. З обережністю: вагітність, аритмія, у тому числі схильність до розвитку аритмії та подовження інтервалу QT (ризик розвитку шлуночкових аритмій та подовження інтервалу QT), ниркова недостатність (КК більше 40 мл/хв), печінкова недостатність (нижче за класом В, за шкалою -П'ю), міастенія, одночасний прийом із терфенадином, варфарином, дигоксином.Вагітність та лактаціяАзитроміцин проникає крізь плаценту. Застосування при вагітності можливе лише в тому випадку, якщо ймовірна користь для матері перевищує потенційний ризик для плода. При необхідності застосування азитроміцину в період лактації слід припинити вигодовування груддю.Побічна діяЗ боку травної системи: діарея, нудота, біль у животі, метеоризм, блювання, мелена, холестатична жовтяниця, підвищення активності "печінкових" трансаміназ, запор, анорексія, гастрит, кандидамікоз слизової оболонки порожнини рота, диспепсія, гіпербіліботем коліт, порушення функції печінки, печінкова недостатність (поодинокі випадки з летальним результатом, в основному на тлі порушення функції печінки), некроз печінки, фульмінантний гепатит. З боку серцево-судинної системи: відчуття серцебиття, біль у грудній клітці, зниження артеріального тиску, збільшення інтервалу QT, аритмія типу “пірует”, шлуночкова тахікардія. З боку нервової системи: запаморочення, біль голови, вертиго, сонливість, парестезія, порушення смакових відчуттів, гіпестезія, агресія, непритомність, судоми, психомоторна гіперактивність, втрата нюху, смакових відчуттів, міастенія; у дітей – головний біль (при терапії середнього отиту), гіперкінезія, тривога, невроз, безсоння. З боку органів чуття: порушення чіткості зорового сприйняття, глухота, шум у вухах. З боку сечостатевої системи: підвищення залишкового азоту сечовини, вагінальний кандидамікоз, підвищення концентрації креатиніну в плазмі, інтерстиціальний нефрит, гостра ниркова недостатність. З боку органів кровотворення: лейкопенія, нейтропенія, тромбоцитопенія, лімфопенія, еозинофілія, гемолітична анемія. Алергічні реакції: висипання, кропив'янка, свербіж шкіри, ангіоневротичний набряк, багатоформна еритема, синдром Стівенса-Джонсона, токсичний епідермальний некроліз, реакція гіперчутливості, анафілактична реакція. Інші: гіперглікемія, артралгія, астенія, фотосенсибілізація, кон'юнктивіт, зміна смаку, слабкість, периферичні набряки, нездужання.Взаємодія з лікарськими засобамиАнтациди (алюміній і магнійсодержащіе) не впливають на біодоступність, але знижують концентрацію азитроміцину в крові на 30%, тому інтервал між їх прийомом повинен становити 1 годину або 2 години після прийому зазначених препаратів. При одночасному застосуванні з похідними ерготаміну та дигідроерготаміну можливе посилення токсичної дії (вазоспазм, дизестезія) останніх. При сумісному застосуванні з антикоагулянтами непрямої дії кумаринового ряду (варфарин) та азитроміцину (у звичайних дозах) пацієнтам необхідний ретельний контроль протромбінового часу. Необхідно бути обережними при сумісному застосуванні терфенадину та азитроміцину, оскільки було встановлено, що одночасний прийом терфенадину та макролідів викликає аритмію та подовження QT інтервалу. Виходячи з цього, не можна виключити вищезазначених ускладнень при спільному прийомі терфенадину та азитроміцину. При одночасному застосуванні з циклоспорином необхідно контролювати концентрацію циклоспорину в крові. При одночасному застосуванні з дигоксином необхідний контроль концентрації дигоксину в крові (можливе підвищення всмоктування дигоксину в кишечнику). При одночасному застосуванні з нелфінавіром можливе збільшення частоти побічних реакцій азитроміцину (зниження слуху, підвищення активності "печінкових" трансаміназ). При одночасному застосуванні з зидовудіном азитроміцин не впливає на фармакокінетичні параметри зидовудину в плазмі крові або на виведення нирками його та його метаболіту глюкуроніду, але збільшується концентрація активного метаболіту фосфорильованого зидовудину в моноядерних клітинах периферичних судин. Клінічне значення цього факту не визначено. Слід враховувати можливість інгібування ізоферменту CYP3A4 азитроміцину при одночасному застосуванні з циклоспорином, терфенадином, алкалоїдами ріжків, цизапридом, пімозидом, хінідином, астемізолом та іншими лікарськими засобами, метаболізм яких відбувається за участю цього ферменту. Азитроміцин не впливає на концентрацію карбамазепіну, циметидину, диданозину, ефавірензу, флуконазолу, індинавіру, мідазоламу, теофіліну, триазоламу, триметоприму/сульфаметоксазолу, цетиризину, силденафілу, аторвабутину, метил,Спосіб застосування та дозиВсередину, за 1 годину до або через 2 години після їди 1 раз на добу. Дорослим та дітям старше 12 років з масою тіла понад 45 кг: при інфекціях верхніх та нижніх відділів дихальних шляхів, ЛОР-органів, шкіри та м'яких тканин – 500 мг на добу за 1 прийом протягом 3 днів (курсова доза – 1,5 г). вугри звичайні – 500 мг на добу за 1 прийом протягом 3 днів, потім по 500 мг на добу 1 раз на тиждень протягом 9 тижнів. Першу щотижневу дозу слід прийняти через 7 днів після прийому першої щоденної дози (8 день від початку лікування), наступні 8 щотижневих доз з інтервалом у 7 днів. при гострих інфекціях сечостатевих органів (неускладнений уретрит або цервіцит) – одноразово 1 г. при хворобі. Лайма – для лікування I стадії (erythema migrans) – 1 г у перший день та 500 мг щодня з 2 по 5 день (курсова доза – 3 г). при лікуванні пневмонії призначають по 500 мг щоденно протягом 7-10 днів; Прийом починають відразу після закінчення внутрішньовенної лікарської форми (рекомендована доза при внутрішньовенному введенні 500 мг один раз на добу протягом не менше 2 днів).ПередозуванняСимптоми: сильна нудота, тимчасова втрата слуху, блювання, діарея. Лікування: відміна препарату, промивання шлунка, прийом активованого вугілля, симптоматична терапія.Запобіжні заходи та особливі вказівкиУ разі пропуску прийому дози пропущену дозу слід прийняти якомога раніше, а наступні – з інтервалом у 24 години. Азитроміцин слід приймати за 1 годину або через 2 години після прийому антацидних лікарських засобів. Приймати з обережністю пацієнтам з помірною печінковою недостатністю через можливість розвитку фульмінантного гепатиту та тяжку печінкову недостатність у таких пацієнтів: при наявності симптомів порушення функції печінки (швидко наростаюча астенія, жовтяниця, потемніння сечі, схильність до кровотеч, печеноцин. та провести дослідження функціонального стану печінки. При помірній нирковій недостатності (КК понад 40 мл/хв) застосування азитроміцину слід проводити під контролем нирок. Протипоказаний одночасний прийом азитроміцину з похідними ерготаміну та дигідроерготаміну через можливий розвиток ерготизму. При застосуванні препарату, як на фоні прийому, так і через 2-3 тижні після припинення лікування, можливий розвиток діареї, викликаної Clostridium difficile (псевдомембранозний коліт). У легких випадках достатньо відміни лікування та застосування іонообмінних смол (колестирамін, колестипол), у тяжких випадках показано відшкодування втрати рідини, електролітів та білка, призначення ванкоміцину, бацитрацину або метронідазолу. Не можна застосовувати лікарські засоби, що гальмують перистальтику кишечника. Оскільки можливе подовження інтервалу QT у пацієнтів, які отримували макроліди, включаючи азитроміцин, при застосуванні азитроміцину, слід бути обережним у пацієнтів з відомими факторами ризику подовження інтервалу QT: літній вік; порушення електролітного балансу (гіпокаліємія, гіпомагніємія); синдром вродженого подовження інтервалу QT; захворювання серця (серцева недостатність, інфаркт міокарда, брадикардія); одночасний прийом лікарських засобів, здатних подовжувати інтервал QT (у тому числі антиаритмічні лікарські засоби 1а та III класів, трициклічні та тетрациклічні антидепресанти, нейролептики, фторхінолони). При застосуванні азитроміцину можливий розвиток міастенічного синдрому або загострення міастенії. Вплив на здатність до керування автотранспортом та управління механізмами У період лікування необхідно дотримуватися обережності при керуванні транспортними засобами та зайнятті іншими потенційно небезпечними видами діяльності, що вимагають підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
3 487,00 грн
183,00 грн
Склад, форма випуску та упаковкаСуспензія - 5 мл: Активна речовина: лінезолід – 100 мг; Допоміжні речовини: сахарозу – 1052,9 мг (0,088 ХЕ), лимонну кислоту – 9,1 мг, натрію цитрату – 15,0 мг, целюлозу мікрокристалічну + кармелозу натрію – 50,0 мг, аспартам – 35,0 мг, каме - 15,0 мг, маннітол - 500 мг, натрію бензоат - 10,0 мг, апельсиновий ароматизатор Nor-Сар Natural & Artificial Orange Flavor - 50,0 мг, кремнію діоксид колоїдний - 15,0 мг, ароматизатор м'ята перцева Natural & Artificial SD F93125 - 2,0 мг, ароматизатор ванільний SD Natural & Artiaicial Vanilla Flavor - 5,0 мг, натрію хлорид - 13,5 мг, цукрозамінник Sweet-am Powder # 918.0051 - 30,0 мг, цукрозамінник Mafco Magnasweet #1 60,0 мг, ароматизатор апельсиновий кремовий Nor-Сар Natural & Artificial Orange Cream Flavor - 37,5 мг. 1 - Містить фруктозу, мальтодекстрин, амонію гліцирризінат та сорбітол. Вміст сорбітолу та фруктози в обох цукрозамінниках 36 мг/5 мл (0,003 ХЕ) та 12 мг/5 мл (0,001 ХЕ) відповідно. По 66 г гранул у флакон з темного скла (тип III Євр. Ф.) місткістю 150 мл з пластмасовою кришкою, що загвинчується, що забезпечує захист від розтину дітьми. 1 флакон разом із пластмасовою мірною ложечкою та інструкцією по застосуванню поміщають у картонну пачку. Упаковка для стаціонарів: 5 або 10 флаконів з рівною кількістю інструкцій із застосування в коробці з картону.Опис лікарської формиБілий чи світло-жовтий порошок. Готова суспензія: однорідна від білого до жовто-жовтогарячого кольору.Фармакотерапевтична групаАнтибіотик-оксазолідинон.ФармакокінетикаВсмоктування Після прийому внутрішньо лінезолід швидко і інтенсивно всмоктується з шлунково-кишкового тракту. Максимальна концентрація лінезоліду в плазмі крові (Сmах) – 21,2 мг/л, середній період часу до досягнення максимальної концентрації лінезоліду в крові (ТСmах) – 2 год, абсолютна біодоступність становить близько 100%. Прийом їжі не впливає на всмоктування лінезоліду. Рівноважна концентрація лінезоліду в крові досягається на 2-й день прийому. Розподіл Обсяг розподілу лінезоліду при досягненні рівноважної концентрації у здорової дорослої людини становить у середньому 40-50 л, що приблизно дорівнює загальному вмісту води в організмі. Зв'язування з білками плазми становить 31% і не залежить від концентрації лінезоліду в крові. Метаболізм Встановлено, що ізоферменти цитохрому Р450 не беруть участь у метаболізмі лінезоліду in vitro. Лінезолід не інгібує та не потенціює активність клінічно важливих ізоферментів цитохрому Р450 (1А2, 2С9, 2С19, 2D6, 2Е1, 3А4). Метаболічне окиснення призводить до утворення двох неактивних метаболітів - гідроксиетилгліцину (основний метаболіт у людини, утворюється в результаті неферментативного процесу) та аміноетоксиоцтової кислоти (утворюється в менших кількостях). Також описано інші неактивні метаболіти. Виведення Позанирковий кліренс становить близько 65% кліренсу лінезоліду. Зі збільшенням дози лінезоліду відзначається невеликий ступінь нелінійності кліренсу. Це може пояснюватися зниженням ниркового та позаниркового кліренсу при високій дозі лінезоліду. Однак відмінності кліренсу невеликі і не впливають на період напіввиведення. Лінезолід у пацієнтів з нормальною функцією нирок та при нирковій недостатності легкого та середнього ступеня виводиться нирками у вигляді гідроксиетилгліцину (40%), аміноетоксиоцтової кислоти (10%) та у незміненому вигляді (30-35%). Кишечником виводиться у вигляді гідроксиетилгліцину (6%) та аміноетоксиоцтової кислоти (3%). У незміненому вигляді лінезолід практично не виводиться кишківником. Період напіввиведення лінезоліду в середньому становить 5-7 год. Фармакокінетика в окремих групах хворих Пацієнти з нирковою недостатністю Після одноразового прийому 600 мг лінезоліду пацієнтами з тяжкою нирковою недостатністю (кліренс креатиніну Пацієнти з печінковою недостатністю Є обмежені дані про те, що у пацієнтів з легкою та середньотяжкою печінковою недостатністю (класи А та В за класифікацією Чайлд-П'ю) фармакокінетика лінезоліду та двох його основних метаболітів не змінюється. Фармакокінетика лінезоліду у пацієнтів з тяжкою печінковою недостатністю (клас З класифікації Чайлд-П'ю) не вивчалася. Однак, оскільки лінезолід метаболізується неферментним шляхом, то не очікується значущого порушення метаболізму при печінковій недостатності. Діти та підлітки У підлітків (12-17 років) фармакокінетика лінезоліду, прийнятого в дозі 600 мг, не відрізнялася від кінетики у дорослих. Таким чином, при призначенні підліткам 600 мг лінезоліду кожні 12 годин концентрація препарату буде такою самою, як у дорослих при призначенні тієї ж дози. У дітей віком від 1 тижня до 12 років застосування лінезоліду в дозі 10 мг/кг щодня кожні 8 годин дозволяє досягти тієї ж концентрації, що й у дорослих при застосуванні 600 мг лінезоліду двічі на день. У новонароджених системний кліренс лінезоліду швидко наростає протягом першого тижня життя (з розрахунку на кг маси тіла). Таким чином, при призначенні в дозі 10 мг/кг кожні 8 годин максимальна концентрація препарату досягатиметься у дитини першої доби життя швидше в перший день після народження. Однак надмірного накопичення препарату в перший тиждень прийому за такої схеми призначення все одно не відбудеться у зв'язку зі швидким кліренсом. Літні У літніх пацієнтів віком 65 років і старше фармакокінетика лінезоліду суттєво не змінюється. Жінки У жінок обсяг розподілу лінезоліду дещо нижчий, ніж у чоловіків; у них також на 20% знижено середній кліренс при розрахунку на масу тіла. Концентрація лінезоліду в плазмі крові жінок вища, ніж у чоловіків, що може почасти пояснюватися відмінностями маси тіла. Однак, оскільки період напіввиведення лінезоліду у чоловіків і жінок суттєво не відрізняється, немає приводу очікувати підвищення концентрації лінезоліду в крові жінок вище значення, що переноситься, так що корекції дози не потрібно.ФармакодинамікаЛінезолід, синтетичний антибактеріальний препарат, відноситься до нового класу протимікробних засобів, оксазолідинонів, активних in vitro щодо аеробних грампозитивних бактерій, деяких грамнегативних бактерій та анаеробних мікроорганізмів. Лінезолід селективно пригнічує синтез білка в бактеріях. За рахунок зв'язування з бактеріальними рибосомами він запобігає утворенню функціонального комплексу, що ініціює 70S, який є важливим компонентом процесу трансляції при синтезі білка. Чутливість Лінезолід активний in vitro та in vivo Грампозитивні аероби: Enterococcus faecium (включаючи штами, резистентні до ванкоміцину); Staphylococcus aureus (включаючи метицилінрезистентні штами); Streptococcus agalactiae; Streptococcus pneumoniae (включаючи полірезистентні штами); Streptococcus pyogenes Лінезолід активний in vitro Грампозитивні аероби: Enterococcus faecalis (включаючи штами, резистентні до ванкоміцину); Enterococcus faecium (штами, чутливі до ванкоміцину); Staphylococcus epidermidis (включаючи метицилінрезистентні штами); Staphylococcus haemolyticus; Streptococcus spp. гурту Viridans Грамнегативні аероби: Pasteurella multocida. Резистентні до лінезоліду мікроорганізми: Haemophilus influenzae; Moraxella catarrhalis; Neisseria spp.; Enterobacteriaceae spp.; Pseudomonas spp. Резистентність Механізм дії лінезоліду відрізняється від механізмів дії протимікробних препаратів інших класів (наприклад, аміноглікозидів, бета-лактамів, антагоністів фолієвої кислоти, глікопептидів, лінкозамідів, хінолонів, рифаміцинів, стрептограмінів, тетрациклінів та хлор. Лінезолід активний щодо патогенних мікроорганізмів як чутливих, так і резистентних до цих препаратів. Резистентність до лінезоліду розвивається повільно шляхом багатостадійної мутації 23S рибосомальної РНК і відбувається з частотою менше 1 х 10-9 - 1 х 10-11.ІнструкціяПриготування суспензії: Злегка постукайте по флакону, щоб порошок, що злежався, розсипався. Для отримання 150 мл суспензії додати у флакон 123 мл води на два прийоми (дві приблизно рівні порції). В отриманій суспензії концентрація препарату становить 100 мг/5 мл. Після додавання першої порції збовтати флакон, щоб ретельно змочити весь вміст. Потім додати решту води і знову збовтати до отримання однорідної суспензії. Перед вживанням суспензію ретельно перемішати, перевертаючи флакон 3-5 разів. (Не струшувати!). Використовувати суспензію протягом 3 тижнів після приготування (залишок слід знищити).Показання до застосуванняЛікування інфекційно-запальних захворювань, якщо відомо або підозрюється, що вони викликані чутливими до лінезоліду аеробними та анаеробними грампозитивними мікроорганізмами (включаючи інфекції, що супроводжуються бактеріємією): позалікарняна пневмонія, викликана Streptococcus pneumoniae (включаючи полірезистентні штами), включаючи випадки, що супроводжуються бактеріємією, або Staphylococcus aureus (тільки метицилінчутливі штами); госпітальна пневмонія, викликана Staphylococcus aureus (включаючи метицилінчутливі та метицилінрезистентні штами) або Streptococcus pneumoniae (включаючи полірезистентні штами); ускладнені інфекції шкіри та м'яких тканин, включаючи інфекції при синдромі діабетичної стопи, що не супроводжуються остеомієлітом, викликані Staphylococcus aureus (включаючи метицилінчутливі та метицилінрезистентні штами), Streptococcus pyogenes або Streptococcus agalact неускладнені інфекції шкіри та м'яких тканин, спричинені Staphylococcus aureus (тільки метицилінчутливі штами) або Streptococcus pyogenes; інфекції, спричинені Enterococcus faecium, резистентні до ванкоміцину, зокрема, що супроводжуються бактеріємією.Протипоказання до застосуванняПідвищена чутливість до лінезоліду та/або інших компонентів препарату. Підвищена чутливість до аспартаму. Фенілкетонурія. Одночасний прийом лінезоліду з препаратами, що інгібують моноаміноксидази А або В (наприклад, фенелзин, ізокарбоксазид), а також протягом двох тижнів після припинення прийому названих препаратів. За відсутності моніторингу артеріального тиску не слід призначати лінезолід пацієнтам з неконтрольованою артеріальною гіпертензією, феохромоцитомою, тиреотоксикозом та/або пацієнтам, які отримують наступні типи препаратів: адреноміметики (наприклад, псевдоефедрин, фенілпропаноламін, донеф, За відсутності ретельного спостереження за пацієнтами з можливим розвитком серотонінового синдрому не слід призначати лінезолід особам з карциноїдним синдромом та/або пацієнтам, які отримують наступні препарати: інгібітори зворотного захоплення серотоніну, трициклічні антидепресанти, агоністи 5-НТ1 рецепторів (триптанів). Дефіцит сахарази/ізомальтази, непереносимість фруктози, глюкозо-галактозна мальабсорбція. З обережністю: Пацієнти з нирковою недостатністю Внаслідок невивченої клінічної значущості двох первинних метаболітів лінезоліду у пацієнтів з тяжкою нирковою недостатністю, лінезолід повинен застосовуватися з обережністю у таких пацієнтів, і лише якщо передбачувана користь перевищує потенційний ризик. Також немає даних щодо застосування лінезоліду у пацієнтів, які перебувають на амбулаторному перитонеальному діалізі або інших альтернативних методах лікування ниркової недостатності. Пацієнти з печінковою недостатністю Є обмежені клінічні дані, які рекомендують використовувати лінезолід у таких пацієнтів тільки в тому випадку, якщо передбачувана користь перевищує потенційний ризик. Лінезолід повинен використовуватися з обережністю у пацієнтів із системними інфекціями, що становлять ризик для життя, такими як інфекції, пов'язані з венозними катетерами у відділеннях інтенсивної терапії.Вагітність та лактаціяДосліджень безпеки застосування лінезоліду при вагітності не проводилося, тому застосування препарату ЗІВОКС® при вагітності можливе лише у випадку, якщо передбачувана користь від терапії для матері перевершує потенційний ризик для плода. Невідомо, чи виділяється лінезолід з грудним молоком жінок, що годують, тому слід припинити грудне вигодовування при призначенні препарату матері в період лактації.Побічна діяЧастота небажаних реакцій представлена за наступною класифікацією: Дуже часті – ≥10%; Часті - ≥1% та Дорослі пацієнти Небажані явища, пов'язані з прийомом лінезоліду, бувають зазвичай легким або середнім ступенем вираженості. Найчастіше відзначаються діарея, біль голови і нудота. З боку травної системи – часті: діарея, нудота, блювання, запор, болі в животі (у тому числі спастичні), метеоризм, кандидоз слизової оболонки порожнини рота; Нечасті: зміна фарбування мови. Лабораторні показники - часті: тромбоцитопенія; Нечасті: підвищення концентрації тригліцеридів у крові, підвищення активності "печінкових" ферментів (у тому числі, аланінамінотрансферази (АЛТ), аспартатамінотрансферази (ACT), лужної фосфатази (ЩФ), лактатдегідрогенази (ЛДГ), ліпази, амілази, концентрації , підвищення концентрації пролактину З боку нервової системи: - часті: головний біль, запаморочення, периферична нейропатія, судоми; Нечасті: збочення смаку. З боку центральної нервової системи - Часті: безсоння. З боку сечостатевої системи: - Часті: вагінальний кандидоз. З боку шкірних покривів: Часті: висип. Інші - Часті: лихоманка; Нечасті: опортуністична грибкова інфекція. Також було відзначено: підвищення артеріального тиску, диспепсія, свербіж. Діти та підлітки З боку травної системи - Часті: діарея, нудота, блювання, біль у животі (локальні та генералізовані), шлунково-кишкові кровотечі, кандидоз слизової оболонки порожнини рота, рідке випорожнення. Лабораторні показники: Часті: тромбоцитопенія, анемія, гіпокаліємія, тромбоцитемія; Нечасті: еозинофілія, підвищення концентрації тригліцеридів у крові, підвищення активності АЛТ, ліпази, амілази, концентрації загального білірубіну та креатиніну. З боку нервової системи – часті: головний біль, судоми, вертиго. З боку шкірних покривів - Часті: висипання; Нечасті: свербіж шкіри. З боку дихальної системи: Часті: порушення дихання, апное, інфекції верхніх дихальних шляхів, фарингіт, пневмонія, кашель. Інші - Часті: пропасниця, сепсис, генералізовані набряки. Спонтанні (постмаркетингові) дані Лабораторні показники: оборотна мієлосупресія (тромбоцитопенія, анемія, лейкопенія, панцитопенія). З боку органів чуття: випадки нейропатії зорового нерва, що іноді призводить до втрати зору. Алергічні реакції: Анафілаксія. З боку шкірних покровів: висипання, ангіоневротичний набряк, бульозні ураження шкіри, подібні до синдрому Стівенса-Джонсона. Порушення з боку обміну речовин: лактоацидоз. Порушення з боку нервової системи: периферична нейропатія, судоми. З боку системи травлення: зміна забарвлення емалі зубів. Інші: озноб, стомлюваність, серотоніновий синдром.Взаємодія з лікарськими засобамиВстановлено, що ізоферменти цитохрому Р450 не беруть участь у метаболізмі лінезоліду in vitro. Лінезолід не інгібує та не індукує активність клінічно важливих ізоферментів цитохрому Р450 (1А2, 2С9, 2С19, 2D6, 2Е1, 3А4). Таким чином, не очікується CYP450-індукованої взаємодії при прийомі лінезоліду. При одночасному застосуванні лінезоліду та (S)-варфарину, який значною мірою метаболізується ізоферментом CYP2C9, фармакокінетичні характеристики варфарину не змінюються. Такі препарати, як варфарин та фенітоїн, що є субстратами ізоферменту CYP2C9, можна застосовувати одночасно з лінезолідом без корекції дози. Інгібітори моноаміноксидази Лінезолід є неселективним оборотним інгібітором моноаміноксидази, тому у деяких пацієнтів, які отримують лінезолід, може спостерігатися помірне оборотне посилення пресорної дії псевдоефедрину та фенілропаноламіну. У зв'язку з цим рекомендується знижувати початкові дози наступних груп препаратів: адреноміметики (наприклад, псевдоефедрин, фенілпропаноламін, епінефрін, норепінефрін, добутамін), дофаміноміметики (наприклад, дофамін) і надалі здійснювати підбір дози титруванням. У дослідженнях I, II та III фази не відзначалося розвитку серотонінового синдрому у пацієнтів, які отримували лінезолід разом із серотонінергічними препаратами. Проте було кілька повідомлень про розвиток серотонінового синдрому на фоні застосування лінезоліду та антидепресантів – селективних інгібіторів зворотного захоплення серотоніну. При одночасному застосуванні з азтреонамом та гентаміцином зміни фармакокінетики лінезоліду не відзначалося. Рифампіцин викликав зниження Сmах та AUC лінезоліду в середньому на 21% та 32%, відповідно.Спосіб застосування та дозиПацієнтів, яким на початку терапії препарат призначили внутрішньовенно, надалі можна перевести на будь-яку лікарську форму препарату для вживання, при цьому підбір дози не потрібен, т.к. біодоступність лінезоліду при вживанні становить майже 100%. Тривалість лікування залежить від збудника, локалізації та тяжкості інфекції, а також від клінічного ефекту. Дорослі та діти (12 років і старше): Позалікарняна пневмонія, спричинена Streptococcus pneumoniae (включаючи полірезистентні штами), включаючи випадки, що супроводжуються бактеріємією, або Staphylococcus aureus (тільки метициллінчутливі штами) - Разова доза 600 мг внутрішньогодинно протягом 10 днів; Госпітальна пневмонія, викликана Staphylococcus aureus (включаючи метицилінчутливі та метицилінрезистентні штами) або Streptococcus pneumoniae (включаючи полірезистентні штами) - Разова доза 600 мг внутрішньо кожні 12 годин протягом 10; Ускладнені інфекції шкіри та м'яких тканин, включаючи інфекції при синдромі діабетичної стопи, що не супроводжуються остеомієлітом, викликані Staphylococcus aureus (включаючи метицилінчутливі та метицилінрезистентні штами), Streptococcus pyogenes або Streptococcus agal Неускладнені інфекції шкіри та м'яких тканин, спричинені Staphylococcus aureus (тільки метицилінчутливі штами) або Streptococcus pyogenes - Разова доза 400 мг внутрішньо кожні 12 год (для дорослих) або 600 мг внутрішньо 1 на 1 2 1 днів; Інфекції, спричинені Enterococcus faecium, резистентні до ванкоміцину, у тому числі, що супроводжуються бактеріємією – разова доза 600 мг внутрішньо кожні 12 год протягом 14 -28 днів. Діти (новонароджені * та діти до 11 років) Позалікарняна пневмонія, спричинена Streptococcus pneumoniae (включаючи полірезистентні штами), включаючи випадки, що супроводжуються бактеріємією, або Staphylococcus aureus (тільки метицилінчутливі штами) - разова доза 10 мг/кг внутрі 1 кожних 4 днів; Госпітальна пневмонія, спричинена Staphylococcus aureus (включаючи метицилінчутливі та метицилінрезистентні штами) або Streptococcus pneumoniae (включаючи полірезистентні штами) - Разова доза 10 мг/кг внутрішньо кожні 8 год протягом 1; Ускладнені інфекції шкіри та м'яких тканин, включаючи інфекції при синдромі діабетичної стопи, що не супроводжуються остеомієлітом, спричинені Staphylococcus aureus (включаючи метицилінчутливі та метицилінрезистентні штами), Streptococcus pyogenes або Streptococcusьgalact днів; Неускладнені інфекції шкіри і м'яких тканин, спричинені Staphylococcus aureus (тільки метицилінчутливі штами) або Streptococcus pyogenes - разова доза 10 мг/кг внутрішньо кожні 8 год (для дітей молодше 5 років) або 10 мг/кг всередину до 11 років) протягом 10-14 днів; Інфекції, викликані Enterococcus faecium, резистентні до ванкоміцину, у тому числі, що супроводжуються бактеріємією - разова доза 10 мг/кг внутрішньо кожні 8 годин протягом 14 -28 днів. * У недоношених новонароджених у віці менше 7 днів (вагітність менше 34 тижнів) системний кліренс лінезоліду нижче, а значення AUC вище, ніж у більшості новонароджених та дітей. До 7 дня після народження кліренс лінезоліду та значення AUC у недоношених новонароджених наближається до таких у доношених новонароджених та дітей. Літні пацієнти: корекція дози не потрібна. Пацієнти з нирковою недостатністю: корекція дози не потрібна. У зв'язку з тим, що 30% лінезоліду видаляється при гемодіалізі протягом 3 годин, лінезолід повинен прийматися після проведення діалізу пацієнтам, які його потребують. Пацієнти з печінковою недостатністю: корекція дози не потрібна.ПередозуванняПро випадки передозування лінезоліду не повідомлялося. Рекомендується симптоматичне лікування (у тому числі необхідно підтримувати швидкість клубочкової фільтрації). Немає даних щодо прискорення виведення лінезоліду при перитонеальному діалізі або гемоперфузії.Запобіжні заходи та особливі вказівкиПри встановленій інфекції (або підозрі на інфекцію), спричиненій супутніми грамнегативними мікроорганізмами, показано додаткове застосування засобів, що діють на грамнегативну флору. У деяких пацієнтів, які отримують лінезолід, може розвинутись оборотна мієлосупресія (з анемією, тромбоцитопенією, лейкопенією та панцитопенією), яка залежить від тривалості терапії. У зв'язку з цим у процесі лікування необхідно проводити моніторинг показників крові у пацієнтів з підвищеним ризиком розвитку кровотечі, мієлосупресією в анамнезі, а також при одночасному застосуванні препаратів, що знижують вміст гемоглобіну або кількість тромбоцитів та їх функціональні властивості, а також у пацієнтів, які отримують лінезолід більше 2 тижнів. У пацієнтів, які приймають антибактеріальні препарати, включаючи лінезолід, слід враховувати ризик розвитку псевдомембранозного коліту різного ступеня тяжкості. Про випадки діареї, пов'язаної з Clostridium difficile, повідомлялося у зв'язку з використанням практично всіх антибактеріальних препаратів, включаючи лінезолід. Тяжкість діареї може варіювати від легких форм до важких. Лікування антибактеріальними препаратами порушує нормальну мікрофлору кишечника, що призводить до надмірного зростання Clostridium difficile. Clostridium difficile виробляє токсини А та В, які призводять до розвитку діареї, пов'язаної з Clostridium difficile. Надмірна кількість токсинів, що виробляється штамами Clostridium difficile, може спричинити підвищення летальності серед пацієнтів, оскільки такі інфекції можуть бути стійкими до протимікробної терапії, а також може знадобитися колонектомія. Можливість розвитку діареї, пов'язаної з Clostridium difficile, повинна розглядатися у всіх хворих з діареєю, що послідувала за використанням антибіотиків. Ретельне медичне спостереження протягом 2 місяців необхідно пацієнтам, які перенесли діарею, пов'язану з Clostridium difficile після введення антибактеріальних препаратів. З появою симптомів погіршення зорової функції, таких як зміна гостроти зору, зміна колірного сприйняття, затуманеність, дефекти полів зору, рекомендується терміново звернутися до офтальмолога для консультації. Слід проводити моніторинг зорової функції у всіх пацієнтів, які приймають лінезолід протягом тривалого часу (більше 3 місяців), а також у всіх пацієнтів з симптомами зорових порушень, що знову з'явилися, незалежно від тривалості терапії. У разі розвитку периферичної нейропатії та нейропатії зорового нерва, слід оцінити співвідношення ризик/користь продовження терапії лінезолідом у цих пацієнтів. У зв'язку із застосуванням лінезоліду повідомлялося про лактоацидоз. Пацієнти, у яких на фоні прийому лінезоліду виникає повторна нудота або блювання, незрозумілий ацидоз або відзначається зниження концентрації гідрокарбонатаніонів, потребують ретельного спостереження з боку лікаря. Повідомлялося про судоми у пацієнтів, які приймали лінезолід, при цьому в більшості випадків в анамнезі була вказівка на судоми або наявність факторів ризику їх розвитку. При необхідності застосування препарату ЗІВОКС у поєднанні із селективними інгібіторами зворотного захоплення серотоніну слід постійно спостерігати за пацієнтами з метою виявлення ознак та симптомів серотонінового синдрому, таких як порушення когнітивної функції, гіперпірексія, гіперрефлексія та порушення координації рухів. У разі появи цих симптомів слід відмінити один або обидва препарати, що приймаються. При припиненні прийому серотонінергічного засобу можуть спостерігатися симптоми синдрому "скасування". Повідомлялося про випадки оборотної поверхневої зміни фарбування зубної емалі при застосуванні лінезоліду. Ці зміни фарбування видалялися за допомогою професійного очищення зубів. До складу гранул входить сахароза (вміст 5 мл готової суспензії - 0,088 ХЕ), що необхідно враховувати при призначенні препарату пацієнтам з цукровим діабетом, а також при дієті з низьким вмістом вуглеводів. Вплив на здатність до керування автотранспортом та управління механізмами Під час лікування лінезолідом керувати транспортними засобами, спеціальною технікою або займатися діяльністю, пов'язаною з підвищеним ризиком, не рекомендується.Умови відпустки з аптекЗа рецептомВідео на цю тему
3 276,00 грн
187,00 грн
Склад, форма випуску та упаковкаРозчин - 1 мл: Діюча речовина: лінезолід – 2 мг; допоміжні речовини: натрію цитрату дигідрат 1,64 мг, лимонна кислота 0,85 мг, декстрози моногідрат 50,24 мг, вода для ін'єкцій до 1 мл. 100 мл і 300 мл в одноразові інфузійні пакети з багатошарової плівки з двома ін'єкційними портами, один з яких закритий гумовою пробкою з втулкою, інший - захисним знімним ковпачком або закритими гумовими пробками і знімними захисними ковпачками, запечатані по одному всередині ламінований. 1, 2, 5, 10 або 25 пакетів разом з інструкцією із застосування поміщають у картонну коробку.Опис лікарської формиПрозорий, від безбарвного до жовтого розчину.Фармакотерапевтична групаАнтибіотик-оксазолідинон.ФармакокінетикаВсмоктування Середня максимальна концентрація (Сmах) та середня мінімальна концентрація (Cmin) лінезоліду в плазмі крові у рівноважному стані після внутрішньовенного введення двічі на день у дозі 600 мг дорівнювали 15,1 мг/л та 3,68 мг/л, відповідно. Рівноважна концентрація лінезоліду в крові досягається на 2-й день введення препарату. Розподіл Обсяг розподілу лінезоліду при досягненні рівноважної концентрації у здорової дорослої людини становить у середньому 40-50 л, що приблизно дорівнює загальному вмісту води в організмі. Зв'язування з білками плазми становить 31% і не залежить від концентрації лінезоліду в крові. Метаболізм Встановлено, що ізоферменти цитохрому Р450 не беруть участь у метаболізмі лінезоліду in vitro. Лінезолід не інгібує та не потенціює активність клінічно важливих ізоферментів цитохрому Р450 (1А2, 2С9, 2С19, 2D6, 2Е1, 3А4). Метаболічне окиснення призводить до утворення двох неактивних метаболітів - гідроксиетилгліцину (основний метаболіт у людини, утворюється в результаті неферментативного процесу) та аміноетоксиоцтової кислоти (утворюється в менших кількостях). Також описано інші неактивні метаболіти. Виведення Позанирковий кліренс становить близько 65% кліренсу лінезоліду. Зі збільшенням дози лінезоліду відзначається невеликий ступінь нелінійності кліренсу. Це може пояснюватися зниженням ниркового та позаниркового кліренсу при високій дозі лінезоліду. Однак відмінності кліренсу невеликі і не впливають на період напіввиведення. Лінезолід у пацієнтів з нормальною функцією нирок та при нирковій недостатності легкого та середнього ступеня виводиться нирками у вигляді гідроксиетилгліцину (40%), аміноетоксиоцтової кислоти (10%) та у незміненому вигляді (30-35%). Кишечником виводиться у вигляді гідроксиетилгліцину (6%) та аміноетоксиоцтової кислоти (3%). У незміненому вигляді лінезолід практично не виводиться кишківником. Період напіввиведення лінезоліду в середньому становить 5-7 год. Фармакокінетика в окремих групах хворих Пацієнти з нирковою недостатністю Після одноразового прийому 600 мг препарату пацієнтами з тяжкою нирковою недостатністю (кліренс креатиніну Пацієнти з печінковою недостатністю Є обмежені дані про те, що у пацієнтів з легкою та середньотяжкою печінковою недостатністю (класи А та В за класифікацією Чайлд-П'ю) фармакокінетика лінезоліду та двох його основних метаболітів не змінюється. Фармакокінетика лінезоліду у пацієнтів з тяжкою печінковою недостатністю (клас З класифікації Чайлд-П'ю) не вивчалася. Однак, оскільки лінезолід метаболізується неферментним шляхом, то не очікується значущого порушення метаболізму при печінковій недостатності. Діти та підлітки У підлітків (12-17 років) фармакокінетика лінезоліду, прийнятого в дозі 600 мг, не відрізнялася від кінетики у дорослих. Таким чином, при призначенні підліткам 600 мг лінезоліду кожні 12 годин концентрація препарату буде такою самою, як у дорослих при призначенні тієї ж дози. У дітей віком від 1 тижня до 12 років застосування лінезоліду в дозі 10 мг/кг щодня кожні 8 годин дозволяє досягти тієї ж експозиції, що і у дорослих при застосуванні 600 мг лінезоліду двічі на день. У новонароджених системний кліренс лінезоліду швидко наростає протягом першого тижня життя (з розрахунку на кг маси тіла). Таким чином, при призначенні в дозі К) мг/кг кожні 8 годин максимальна експозиція лінезоліду досягатиметься у дитини першої доби життя швидше першого дня після народження. Однак надмірного накопичення препарату в перший тиждень прийому за такої схеми призначення все одно не відбудеться у зв'язку зі швидким збільшенням кліренсу. Літні У літніх пацієнтів віком 65 років і старше фармакокінетика лінезоліду суттєво не змінюється. Жінки У жінок обсяг розподілу препарату дещо нижчий, ніж у чоловіків; у них також на 20% знижено середній кліренс при розрахунку на масу тіла. Концентрація препарату в плазмі крові жінок вище, ніж у чоловіків, що може частково пояснюватися різницею маси тіла. Однак, оскільки період напіввиведення лінезоліду у чоловіків і жінок істотно не відрізняється, немає приводу очікувати підвищення концентрації препарату в крові жінок вище значення, що переноситься, так що корекції дози не потрібно.ФармакодинамікаЛінезолід, синтетичний антибактеріальний препарат, відноситься до нового класу протимікробних засобів, оксазолідинонів, активних in vitro щодо аеробних грампозитивних бактерій, деяких грамнегативних бактерій та анаеробних мікроорганізмів. Лінезолід селективно пригнічує синтез білка в бактеріях. За рахунок зв'язування з бактеріальними рибосомами він запобігає утворенню функціонального комплексу, що ініціює 70S, який є важливим компонентом процесу трансляції при синтезі білка. Чутливість Препарат активний in vitro та in vivo Грампозитивні аероби: Enterococcus faecalis (включаючи штами, резистентні до ванкоміцину); Staphylococcus aureus (включаючи метицилінрезистентні штами); Streptococcus agalactiae; Streptococcus pneumoniae (включаючи полірезистентні штами); Streptococcus pyogenes. Препарат активний in vitro Грампозитивні аероби: Enterococcus faecalis (включаючи штами, резистентні до ванкоміцину); Enterococcus faecium (штами, чутливі до ванкоміцину); Staphylococcus epidermidis (включаючи метицилінрезистентні штами); Staphylococcus haemolyticus; Streptococcus spp. гурту Viridans. Грамнегативні аероби: Pasteurella multocida. Резистентні до лінезоліду мікроорганізми: Haemophilus influenzae; Moraxella catarrhalis; Neisseria spp.; Enterohacteriaceae spp.; Pseudomonas spp. Резистентність Механізм дії лінезоліду відрізняється від механізмів дії протимікробних препаратів інших класів (наприклад, аміноглікозидів, бета-лактамів, антагоністів фолієвої кислоти, глікопептидів, лінкозамідів, хінолонів, рифаміцинів, стрептограмінів, тетрациклінів та хлор. Лінезолід активний щодо патогенних мікроорганізмів, як чутливих, так і резистентних до цих препаратів. Резистентність до лінезоліду розвивається повільно шляхом багатостадійної мутації 23S рибосомальної РНК і відбувається з частотою менше 1х10-9 - 1х10-11.Показання до застосуванняЛікування інфекційно-запальних захворювань, якщо відомо або підозрюється, що вони викликані чутливими до лінезоліду аеробними та анаеробними грампозитивними мікроорганізмами (включаючи інфекції, що супроводжуються бактеріємією) позалікарняна пневмонія, викликана Streptococcus pneumoniae (включаючи полірезистентні штами), включаючи випадки, що супроводжуються бактеріємією, або Staphylococcus aureus (тільки метицилінчутливі штами); госпітальна пневмонія, викликана Staphylococcus aureus (включаючи метицилінчутливі та метицилінрезистентні штами) або Streptococcus pneumoniae (включаючи полірезистентні штами); ускладнені інфекції шкіри та м'яких тканин, включаючи інфекції при синдромі діабетичної стопи, що не супроводжуються остеомієлітом, викликані Staphylococcus aureus (включаючи метицилінчутливі та метицилінрезистентні штами), Streptococcus pyogenes або Streptococcus agal; інфекції, резистентні до ванкоміцину, спричинені Enterococcus faecium, зокрема, що супроводжуються бактеріємією. При визначенні, чи Зівокс® є відповідним лікуванням, слід брати до уваги результати мікробіологічних досліджень або інформацію про поширеність резистентності до антибактеріальних препаратів серед грампозитивних бактерій. Лінезолід не активний проти інфекцій, спричинених грамнегативними патогенами. При підозрі чи підтвердженні грамнегативних патогенів має бути розпочато специфічну терапію проти грамнегативних мікроорганізмів.Протипоказання до застосуванняПідвищена чутливість до лінезоліду та/або інших компонентів препарату. Одночасний прийом лінезоліду з препаратами, що інгібують моноаміноксидази А або В (наприклад, фенелзин, ізокарбоксазид), а також протягом 2 тижнів після припинення прийому названих препаратів. За відсутності ретельного спостереження за пацієнтами та моніторингу артеріального тиску не слід призначати лінезолід: пацієнтам з неконтрольованою артеріальною гіпертензією, феохромоцитомою, тиреотоксикозом, карциноїдним синдромом, біполярним розладом, шизоафективним розладом та гострим станом сплутаності свідомості; пацієнтам, які отримують наступні типи препаратів: адреноміметики (наприклад, псевдоефедрин, фенілпропаноламін, епінефрин, норепінефрін, добутамін), дофаміноміметики (наприклад, дофамін), інгібітори зворотного захоплення серотоніну, трициклічні антидепресанти, агоністи 5, З обережністю: Пацієнти з нирковою недостатністю Внаслідок невивченої клінічної значущості двох первинних метаболітів лінезоліду у пацієнтів з тяжкою нирковою недостатністю, лінезолід повинен використовуватися з обережністю у таких пацієнтів, і лише якщо передбачувана користь перевищує потенційний ризик. Також немає даних щодо застосування лінезоліду у пацієнтів, які перебувають на амбулаторному перитонеальному діалізі або інших альтернативних методах лікування ниркової недостатності. Пацієнти з печінковою недостатністю Є обмежені клінічні дані, які рекомендують використовувати лінезолід у таких пацієнтів тільки в тому випадку, якщо передбачувана користь перевищує потенційний ризик. Лінезолід повинен використовуватися з обережністю у пацієнтів із системними інфекціями, що становлять ризик для життя, такими як інфекції, пов'язані з венозними катетерами у відділеннях інтенсивної терапії.Вагітність та лактаціяДосліджень безпеки застосування лінезоліду при вагітності не проводилося, тому застосування препарату Зівокс® при вагітності можливе лише у випадку, якщо передбачувана користь від терапії для матері перевершує потенційний ризик для плода. Невідомо, чи виділяється лінезолід з грудним молоком жінок, що годують, тому слід припинити грудне вигодовування при призначенні препарату матері в період лактації.Побічна діяЧастота побічних ефектів, наведених нижче, визначалася відповідно до наступного (класифікація Всесвітньої організації охорони здоров'я): дуже часто (>1/10), часто (>1/100 - 1/1000 - 1/10000 - Небажані явища, пов'язані з прийомом лінезоліду, бувають зазвичай легкого або середнього ступеня виразності. Найчастіше відзначаються діарея, біль голови, нудота, блювота. Дорослі пацієнти Інфекційні та паразитарні захворювання: часто – кандидоз (у тому числі, кандидоз порожнини рота. вагінальний кандидоз), грибкові інфекції; нечасто – вагініт; рідко – коліт, викликаний застосуванням антибіотиків (зокрема псевдомембранозний коліт)*. Порушення з боку крові та лімфатичної системи: часто – анемія; нечасто – лейкопенія, нейтропенія, тромбоцитопенія, еозинофілія; рідко – панцитопенія; частота невідома – мієлосупресія, сидеробластна анемія. Порушення з боку імунної системи: частота невідома – анафілаксія. Порушення з боку обміну речовин та харчування: нечасто – гіпонатріємія; частота невідома – лактоацидоз. Порушення психіки: часто – безсоння. Порушення з боку нервової системи: часто - головний біль, спотворення смаку ("металевий" присмак у роті), запаморочення; нечасто – судоми*, гіпостезія, парестезія; частота невідома – серотоніновий синдром, периферична нейропатія*. Порушення з боку органу зору: нечасто – затуманений зір; рідко – поява дефектів полів зору; частота невідома - нейропатія зорового нерва, неврит зорового нерва, втрата зору, зміна гостроти зору, зміна колірного зору. Порушення з боку органу слуху та лабіринтні порушення: нечасто – дзвін у вухах. Порушення з боку серцево-судинної системи: часто – підвищення артеріального тиску; нечасто – аритмія (тахікардія), транзиторна ішемічна атака, флебіт, тромбофлебіт. Порушення з боку шлунково-кишкового тракту: часто – діарея, нудота, блювання, локалізований або дифузний біль у ділянці живота, запор, диспепсія; нечасто – панкреатит, гастрит, здуття живота, сухість у роті, глосит, рідке випорожнення, стоматит, зміна забарвлення слизової оболонки язика та інші порушення стану язика; рідко – поверхнева зміна фарбування емалі зубів. Порушення з боку печінки та жовчовивідних шляхів: часто – зміна результатів функціональних тестів печінки, підвищення активності "печінкових" ферментів (у тому числі, аланінамінотрансферази (АЛТ), аспартатамінотрансферази (ACT), лужної фосфатази (ЩФ)); нечасто – підвищення концентрації загального білірубіну. Порушення з боку шкіри та підшкірних тканин: часто - свербіж, висипання; нечасто – кропив'янка, дерматит, підвищена пітливість; частота невідома – бульозні ураження шкіри (такі як синдром Стівенса-Джонсона, токсичний епідермальний некроліз), ангіоневротичний набряк, алопеція. Порушення з боку нирок та сечовивідних шляхів: часто – підвищення концентрації сечовини у крові; нечасто – ниркова недостатність, підвищення концентрації креатиніну у плазмі крові, поліурія. Порушення з боку статевих органів та молочної залози: нечасто – порушення з боку піхви та вульви. Загальні розлади та порушення у місці введення: часто – гарячка, локалізований біль; нечасто – озноб, стомлюваність, спрага, біль у місці ін'єкції (для розчину для інфузій). Лабораторні показники: часто – підвищення кількості нейтрофілів, еозинофілів, зниження гемоглобіну, гематокриту або числа еритроцитів, підвищення чи зниження кількості тромбоцитів чи лейкоцитів, підвищення активності лактатдегідрогенази, креатинкінази. ліпази, амілази, підвищення концентрації глюкози не натще, зниження загального білка, альбуміну, натрію або кальцію, підвищення або зниження калію або гідрокарбонатів; нечасто – підвищення вмісту натрію або кальцію в плазмі крові, зниження концентрації глюкози не натще, підвищення або зниження хлоридів крові, підвищення кількості ретикулоцитів, зниження кількості нейтрофілів. Наступні побічні ефекти при застосуванні лінезоліду в окремих випадках належали до категорії серйозних: локалізований біль у ділянці живота, транзиторна ішемічна атака, артеріальна гіпертензія. У контрольованих клінічних дослідженнях, у яких лінезолід застосовувався максимум 28 днів, лише в 2% пацієнтів розвивалася анемія. При застосуванні незареєстрованого препарату в рамках програм раннього доступу для пацієнтів з життєзагрозливими інфекціями, у 2,5% (33/1326) пацієнтів, які отримували лінезолід ≤ 28 днів, розвивалася анемія, тоді як при застосуванні лінезоліду більше 28 днів, анемія розвивалася у 12,3% (53/430) пацієнтів. Співвідношення випадків розвитку анемії, що потребує переливання крові, склало 9% серед пацієнтів, які отримують лінезолід ≤ 28 днів (3/33), та 15% (8/53) у тих випадках, коли лінезолід застосовували понад 28 днів. Дані безпеки, отримані в клінічних дослідженнях за участю більше 500 пацієнтів дитячого віку (з народження до 17 років), не вказують, що профіль безпеки лінезоліду для дітей відрізняється від профілю безпеки для дорослих.Взаємодія з лікарськими засобамиВстановлено, що ізоферменти цитохрому Р450 не беруть участь у метаболізмі лінезоліду in vitro. Лінезолід не інгібує та не потенціює активність клінічно важливих ізоферментів цитохрому Р450 (1А2, 2С9, 2С19, 2D6, 2Е1, 3А4). Таким чином, не очікується CYP450-індукованої взаємодії при прийомі лінезоліду. При одночасному застосуванні лінезоліду та (S)-варфарину, який значною мірою метаболізується ізоферментом CYP2C9, фармакокінетичні характеристики варфарину не змінюються. Такі препарати, як варфарин та фенітоїн, що є субстратами ізоферменту CYP2C9, можна застосовувати одночасно з лінезолідом без корекції дози. Інгібітори моноаміноксидази Лінезолід є неселективним оборотним інгібітором моноаміноксидази, тому у деяких пацієнтів, які отримують лінезолід, може спостерігатися помірне оборотне посилення пресорної дії псевдоефедрину та фенілпропаноламіну. У зв'язку з цим рекомендується знижувати початкові дози наступних груп препаратів: адреноміметики (наприклад, псевдоефедрин, фенілпропаноламін, епінефрін, норепінефрін, добутамін), дофаміноміметики (наприклад, дофамін) і надалі здійснювати підбір дози титруванням. У дослідженнях I, II та III фази не відзначалося розвитку серотонінового синдрому у пацієнтів, які отримували лінезолід разом із серотонінергічними препаратами. Проте було кілька повідомлень про розвиток серотонінового синдрому на фоні застосування лінезоліду та антидепресантів – селективних інгібіторів зворотного захоплення серотоніну. При одночасному застосуванні з азтреонамом та гентаміцином зміни фармакокінетики лінезоліду не відзначалося. Рифампіцин викликав зниження Сmах та AUC лінезоліду в середньому на 21% та 32%, відповідно.Спосіб застосування та дозиЛінезолід слід застосовувати лише в умовах стаціонару та після консультації з відповідним спеціалістом, таким як мікробіолог або спеціаліст з інфекційних захворювань. Препарат призначається як внутрішньовенної інфузії тривалістю 30-120 хвилин. Забороняється послідовно з'єднувати інфузійні пакети та додавати інші препарати до розчину для інфузій. Якщо необхідно вводити лінезолід з іншими препаратами, всі лікарські засоби слід призначати окремо відповідно до рекомендованих доз і шляхів введення. Лінезолід для ін'єкцій фармацевтично несумісний з такими препаратами: амфотерицин В, хлорпромазин, діазепам, фенітоїн, еритроміцину лактобіонат, котримоксазол (триметоприм + сульфаметоксазол), цефтріаксон. Сумісні розчини для інфузій: 5% розчин декстрози для ін'єкцій; 0,9% розчин хлориду натрію для ін'єкцій; Розчин Рінгера-Локку для ін'єкцій. Пацієнтів, яким на початку терапії препарат призначили внутрішньовенно, надалі можна перевести на будь-яку лікарську форму препарату для вживання, при цьому підбір дози не потрібен, т.к. біодоступність лінезоліду при вживанні становить майже 100%. Тривалість лікування залежить від збудника, локалізації та тяжкості інфекції, а також від клінічного ефекту. Дорослі та діти (12 років і старше): Позалікарняна пневмонія, спричинена Streptococcus pneumoniae (включаючи полірезистентні штами), включаючи випадки, що супроводжуються бактеріємією, або Staphylococcus aureus (тільки метициллінчутливі штами) - Разова доза 600 мг/в 1 0 1; Госпітальна пневмонія, викликана Staphylococcus aureus (включаючи метицилінчутливі та метицилінрезистентні штами) або Streptococcus pneumoniae (включаючи полірезистентні штами) - Разова доза 600 мг/в кожні 12 годин протягом 10 днів; Ускладнені інфекції шкіри та м'яких тканин, включаючи інфекції при синдромі діабетичної стопи, що не супроводжуються остеомієлітом, викликані Staphylococcus aureus (включаючи метицилінчутливі та метицилінрезистентні штами), Streptococcus pyogenes або Streptococcus agal днів; Неускладнені інфекції шкіри та м'яких тканин, спричинені Staphylococcus aureus (тільки метицилінчутливі штами) або Streptococcus pyogenes – разова доза 400 мг внутрішньовенно кожні 12 год (для дорослих) або 600 мг внутрішньовенно для 2 років. перебігу 10-14 днів; Інфекції, спричинені Enterococcus faecium, резистентні до ванкоміцину, у тому числі, що супроводжуються бактеріємією – разова доза 600 мг внутрішньовенно кожні 12 годин протягом 14 -28 днів. Діти (новонароджені * та діти до 11 років) Позалікарняна пневмонія, спричинена Streptococcus pneumoniae (включаючи полірезистентні штами), включаючи випадки, що супроводжуються бактеріємією, або Staphylococcus aureus (тільки метициллінчутливі штами) - разова доза 10 мг/кг в/в 1 кожні 1; Госпітальна пневмонія, спричинена Staphylococcus aureus (включаючи метицилінчутливі та метицилінрезистентні штами) або Streptococcus pneumoniae (включаючи полірезистентні штами) - Разова доза 10 мг/кг внутрішньовенно кожні 8 год протягом 1; Ускладнені інфекції шкіри та м'яких тканин, включаючи інфекції при синдромі діабетичної стопи, що не супроводжуються остеомієлітом, викликані Staphylococcus aureus (включаючи метицилінчутливі та метициллінрезистентні штами), Streptococcus pyogenes або Streptococcus agalact -14 днів; Неускладнені інфекції шкіри та м'яких тканин, спричинені Staphylococcus aureus (тільки метицилінчутливі штами) або Streptococcus pyogenes – разова доза 10 мг/кг внутрішньовенно кожні 8 год (для дітей віком до 5 років) або 10 мг/кг внутрішньовенно для дітей віком від 5 до 11 років) протягом 10-14 днів; Інфекції, викликані Enterococcus faecium, резистентні до ванкоміцину, у тому числі, що супроводжуються бактеріємією - разова доза 10 мг/кг внутрішньовенно кожні 8 годин протягом 14 -28 днів. * У недоношених новонароджених у віці менше 7 днів (вагітність менше 34 тижнів) системний кліренс лінезоліду нижче, а значення AUC вище, ніж у більшості новонароджених та дітей. До 7 дня після народження кліренс лінезоліду та значення AUC у недоношених новонароджених наближається до таких у доношених новонароджених та дітей. Літні пацієнти: корекція дози не потрібна. Пацієнти з нирковою недостатністю: корекція дози не потрібна. У зв'язку з тим, що 30% лінезоліду видаляється при гемодіалізі протягом 3 годин, лінезолід повинен прийматися після проведення діалізу пацієнтам, які його потребують. Пацієнти з печінковою недостатністю: корекція дози не потрібна.ПередозуванняПро випадки передозування лінезоліду не повідомлялося. Рекомендується симптоматичне лікування (у тому числі необхідно підтримувати швидкість клубочкової фільтрації). Немає даних щодо прискорення виведення лінезоліду при перитонеальному діалізі або гемоперфузії.Запобіжні заходи та особливі вказівкиУ відкритому дослідженні серед тяжкохворих пацієнтів із внутрішньосудинними катетер-асоційованими інфекціями було відзначено перевищення смертності у пацієнтів, які отримували лінезолід, порівняно з пацієнтами, які отримували ванкоміцин/диклоксацилін/оксацилін [78/363 (21,5%) проти 58/3 0%)]. Основним фактором, що впливає на смертність, був грампозитивний збудник інфекції на початковому етапі. Показник летальності був схожий серед пацієнтів, інфекції у яких були викликані лише грампозитивними мікроорганізмами (ставлення шансів 0,96; 95% довірчий інтервал: 0,58-1,59), але був значно вищим (р=0,0162) у групі лінезоліду коли виявлялися й інші мікроорганізми, або їх не вдавалося виявити на початковому етапі (ставлення шансів 2,48; 95% довірчий інтервал: 1,38-4,46). Найбільший дисбаланс відзначений під час лікування та протягом 7 днів після закінчення антибіотикотерапії. У ході дослідження в групі лінезоліду більше пацієнтів набували грамнегативних мікроорганізмів і згодом гинули від інфекції, викликаної грамнегативними мікроорганізмами, або полімікробних інфекцій. Таким чином,у разі ускладнених інфекцій шкіри та м'яких тканин лінезолід слід використовувати у пацієнтів з відомою або можливою ко-інфекцією грамнегативними мікроорганізмами, лише якщо немає альтернативних варіантів лікування (див. розділ "Показання"). У цих випадках показано додаткове застосування препаратів, що діють на грамнегативну мікрофлору. У деяких пацієнтів, які приймають лінезолід, може розвинутись оборотна мієлосупресія (з анемією, тромбоцитопенією, лейкопенією та панцитопенією), яка залежить від тривалості терапії. У пацієнтів похилого віку також підвищений ризик розвитку даного стану. Тромбоцитопенія частіше виникала у пацієнтів із тяжкою нирковою недостатністю, незалежно від застосування у пацієнта гемодіалізу. У зв'язку з цим у процесі лікування необхідно проводити моніторинг показників крові у пацієнтів з підвищеним ризиком розвитку кровотечі, мієлосупресією в анамнезі, а також при одночасному застосуванні препаратів, що знижують гемоглобін або кількість тромбоцитів та/або їх функціональні властивості, з тяжкою нирковою недостатністю, а також у пацієнтів, які приймають лінезолід понад 2 тижні. Лінезолід у таких пацієнтів застосовується лише в тому випадку, коли можливий ретельний моніторинг гемоглобіну, кількості лейкоцитів та тромбоцитів. Якщо під час терапії лінезолідом розвивається виражена мієлосупресія, лікування має бути припинено, якщо продовження терапії не вважається абсолютно необхідним. У цьому випадку необхідний інтенсивний моніторинг показників крові та відповідне лікування. Крім того, рекомендується, щоб аналіз крові (у тому числі визначення гемоглобіну, кількості тромбоцитів та лейкоцитів (з розрахунком лейкоцитарної формули)) проводився щотижня у пацієнтів, які отримують лінезолід незалежно від показників вихідного аналізу крові. Більш висока частота розвитку тяжкої анемії відзначена у пацієнтів, які отримували лінезолід більше максимально рекомендованої тривалості 28 днів. Цим пацієнтам частіше потрібно переливання крові. Випадки сидеробластної анемії були зареєстровані у післяреєстраційному періоді. Найчастіше тривалість терапії лінезолідом перевищувала 28 днів. У більшості пацієнтів прояви повністю або частково оборотні після припинення лікування лінезолідом з/без специфічного лікування анемії. У пацієнтів, які приймають антибактеріальні препарати, включаючи лінезолід, слід враховувати ризик розвитку псевдомембранозного коліту різного ступеня тяжкості. Про випадки діареї, пов'язаної з Clostridium difficile, повідомлялося у зв'язку з використанням практично всіх антибактеріальних препаратів, включаючи лінезолід. Тяжкість діареї може варіювати від легких форм до важких. Лікування антибактеріальними препаратами порушує нормальну мікрофлору кишечника, що призводить до надмірного зростання Clostridium difficile. Clostridium difficile виробляє токсини А та В, які призводять до розвитку діареї, пов'язаної з Clostridium difficile. Надмірна кількість токсинів, що виробляється штамами Clostridium difficile, може спричинити підвищення летальності серед пацієнтів, оскільки такі інфекції можуть бути стійкими до протимікробної терапії, а також може знадобитися колонектомія. Не можна застосовувати лікарські засоби, що гальмують перистальтику кишечника. Можливість розвитку діареї, пов'язаної з Clostridium difficile,повинна розглядатися у всіх хворих з діареєю, що послідувала за використанням антибіотиків. Ретельне медичне спостереження протягом 2 місяців необхідно пацієнтам, які перенесли діарею, пов'язану з Clostridium difficile після введення антибактеріальних препаратів. З появою симптомів погіршення зорової функції, таких як зміна гостроти зору, зміна колірного сприйняття, затуманеність, дефекти полів зору, рекомендується терміново звернутися до офтальмолога для консультації. Слід проводити моніторинг зорової функції у всіх пацієнтів, які приймають лінезолід протягом тривалого часу (більше 28 днів), а також у всіх пацієнтів з симптомами зорових порушень, що знову з'явилися, незалежно від тривалості терапії. У разі розвитку периферичної нейропатії та нейропатії зорового нерва, слід оцінити співвідношення ризик/користь продовження терапії лінезолідом у цих пацієнтів. Ризик розвитку нейропатії вищий, якщо лінезолід застосовується у пацієнтів, які використовують нині або які нещодавно приймали антимікобактеріальні препарати для лікування туберкульозу. У зв'язку із застосуванням лінезоліду повідомлялося про лактоацидоз. Пацієнти, у яких на фоні прийому лінезоліду виникає повторна нудота або блювання, біль у животі, незрозумілий ацидоз або відзначається зниження концентрації гідрокарбонат-аніонів, потребують ретельного спостереження з боку лікаря. Лінезолід пригнічує синтез білка мітохондрій. Побічні ефекти, такі як лактоацидоз, анемія та нейропатія (периферична або зорового нерва), можуть виникнути внаслідок цього гальмування; ці ефекти є більш поширеними, коли препарат використовується більш ніж 28 днів. Повідомлялося про судоми у пацієнтів, які приймали лінезолід, при цьому в більшості випадків в анамнезі була вказівка на судоми або наявність факторів ризику їх розвитку. У пацієнтів необхідно зібрати докладний анамнез щодо попередніх епізодів судом. При необхідності застосування препарату у поєднанні з селективними інгібіторами зворотного захоплення серотоніну слід постійно спостерігати за пацієнтами з метою виявлення ознак та симптомів серотонінового синдрому, таких як порушення когнітивної функції, гіперпірексія, гіперрефлексія та порушення координації рухів. У разі появи цих симптомів слід відмінити один або обидва препарати, що приймаються. При припиненні прийому серотонінергічного засобу можуть спостерігатися симптоми синдрому "скасування". Повідомлялося про випадки оборотної поверхневої зміни фарбування зубної емалі при застосуванні лінезоліду. Ці зміни фарбування видалялися за допомогою професійного очищення зубів. Повідомлялося про випадки симптоматичної гіпоглікемії у пацієнтів з цукровим діабетом, які отримували лінезолід одночасно з інсуліном або гіпоглікемічними препаратами. Хоча причинно-наслідковий зв'язок між прийомом лінезоліду та розвитком гіпоглікемії не встановлений, пацієнтів з цукровим діабетом необхідно попереджати про можливість розвитку гіпоглікемії. У разі виникнення гіпоглікемії необхідна корекція дози інсуліну/гіпоглікемічних препаратів або відміни лінезоліду. Пацієнтам слід рекомендувати відмовитися від прийому великих кількостей їжі, що містить тірамін (такі як червоне вино, старий сир, деякі алкогольні напої, копчене м'ясо). Клінічних досліджень, що вивчали ефект застосування лінезоліду на нормальну мікрофлору організму людини, не проводилося. Застосування антибактеріальних препаратів може призводити до посиленого зростання несприйнятливих до нього мікроорганізмів. У клінічних дослідженнях було показано, що приблизно у 3% пацієнтів, які отримували рекомендовані дози лінезоліду, розвивався кандидоз, асоційований із прийомом антибіотиків. При виникненні суперінфекції на фоні прийому лінезоліду слід вживати відповідних заходів медичного характеру. Клінічні дослідження Безпека та ефективність застосування лінезоліду тривалістю понад 28 днів не встановлені. У контрольованих клінічних дослідженнях не брали участі пацієнти із синдромом "діабетичної стопи", пролежнями або ішемічними порушеннями, тяжкими опіками або гангренозними ураженнями. Таким чином, досвід застосування лінезоліду в терапії цих станів обмежений. Вплив на здатність до керування автотранспортом та управління механізмами Під час лікування лінезолідом керувати транспортними засобами, спеціальною технікою або займатися діяльністю, пов'язаною з підвищеним ризиком, не рекомендується.Умови відпустки з аптекЗа рецептом
4 465,00 грн
195,00 грн
Склад, форма випуску та упаковкаРозчин - 1 мл: Діюча речовина: лінезолід – 2 мг; допоміжні речовини: натрію цитрату дигідрат 1,64 мг, лимонна кислота 0,85 мг, декстрози моногідрат 50,24 мг, вода для ін'єкцій до 1 мл. 100 мл і 300 мл в одноразові інфузійні пакети з багатошарової плівки з двома ін'єкційними портами, один з яких закритий гумовою пробкою з втулкою, інший - захисним знімним ковпачком або закритими гумовими пробками і знімними захисними ковпачками, запечатані по одному всередині ламінований. 1, 2, 5, 10 або 25 пакетів разом з інструкцією із застосування поміщають у картонну коробку.Опис лікарської формиПрозорий, від безбарвного до жовтого розчину.Фармакотерапевтична групаАнтибіотик-оксазолідинон.ФармакокінетикаВсмоктування Середня максимальна концентрація (Сmах) та середня мінімальна концентрація (Cmin) лінезоліду в плазмі крові у рівноважному стані після внутрішньовенного введення двічі на день у дозі 600 мг дорівнювали 15,1 мг/л та 3,68 мг/л, відповідно. Рівноважна концентрація лінезоліду в крові досягається на 2-й день введення препарату. Розподіл Обсяг розподілу лінезоліду при досягненні рівноважної концентрації у здорової дорослої людини становить у середньому 40-50 л, що приблизно дорівнює загальному вмісту води в організмі. Зв'язування з білками плазми становить 31% і не залежить від концентрації лінезоліду в крові. Метаболізм Встановлено, що ізоферменти цитохрому Р450 не беруть участь у метаболізмі лінезоліду in vitro. Лінезолід не інгібує та не потенціює активність клінічно важливих ізоферментів цитохрому Р450 (1А2, 2С9, 2С19, 2D6, 2Е1, 3А4). Метаболічне окиснення призводить до утворення двох неактивних метаболітів - гідроксиетилгліцину (основний метаболіт у людини, утворюється в результаті неферментативного процесу) та аміноетоксиоцтової кислоти (утворюється в менших кількостях). Також описано інші неактивні метаболіти. Виведення Позанирковий кліренс становить близько 65% кліренсу лінезоліду. Зі збільшенням дози лінезоліду відзначається невеликий ступінь нелінійності кліренсу. Це може пояснюватися зниженням ниркового та позаниркового кліренсу при високій дозі лінезоліду. Однак відмінності кліренсу невеликі і не впливають на період напіввиведення. Лінезолід у пацієнтів з нормальною функцією нирок та при нирковій недостатності легкого та середнього ступеня виводиться нирками у вигляді гідроксиетилгліцину (40%), аміноетоксиоцтової кислоти (10%) та у незміненому вигляді (30-35%). Кишечником виводиться у вигляді гідроксиетилгліцину (6%) та аміноетоксиоцтової кислоти (3%). У незміненому вигляді лінезолід практично не виводиться кишківником. Період напіввиведення лінезоліду в середньому становить 5-7 год. Фармакокінетика в окремих групах хворих Пацієнти з нирковою недостатністю Після одноразового прийому 600 мг препарату пацієнтами з тяжкою нирковою недостатністю (кліренс креатиніну Пацієнти з печінковою недостатністю Є обмежені дані про те, що у пацієнтів з легкою та середньотяжкою печінковою недостатністю (класи А та В за класифікацією Чайлд-П'ю) фармакокінетика лінезоліду та двох його основних метаболітів не змінюється. Фармакокінетика лінезоліду у пацієнтів з тяжкою печінковою недостатністю (клас З класифікації Чайлд-П'ю) не вивчалася. Однак, оскільки лінезолід метаболізується неферментним шляхом, то не очікується значущого порушення метаболізму при печінковій недостатності. Діти та підлітки У підлітків (12-17 років) фармакокінетика лінезоліду, прийнятого в дозі 600 мг, не відрізнялася від кінетики у дорослих. Таким чином, при призначенні підліткам 600 мг лінезоліду кожні 12 годин концентрація препарату буде такою самою, як у дорослих при призначенні тієї ж дози. У дітей віком від 1 тижня до 12 років застосування лінезоліду в дозі 10 мг/кг щодня кожні 8 годин дозволяє досягти тієї ж експозиції, що і у дорослих при застосуванні 600 мг лінезоліду двічі на день. У новонароджених системний кліренс лінезоліду швидко наростає протягом першого тижня життя (з розрахунку на кг маси тіла). Таким чином, при призначенні в дозі К) мг/кг кожні 8 годин максимальна експозиція лінезоліду досягатиметься у дитини першої доби життя швидше першого дня після народження. Однак надмірного накопичення препарату в перший тиждень прийому за такої схеми призначення все одно не відбудеться у зв'язку зі швидким збільшенням кліренсу. Літні У літніх пацієнтів віком 65 років і старше фармакокінетика лінезоліду суттєво не змінюється. Жінки У жінок обсяг розподілу препарату дещо нижчий, ніж у чоловіків; у них також на 20% знижено середній кліренс при розрахунку на масу тіла. Концентрація препарату в плазмі крові жінок вище, ніж у чоловіків, що може частково пояснюватися різницею маси тіла. Однак, оскільки період напіввиведення лінезоліду у чоловіків і жінок істотно не відрізняється, немає приводу очікувати підвищення концентрації препарату в крові жінок вище значення, що переноситься, так що корекції дози не потрібно.ФармакодинамікаЛінезолід, синтетичний антибактеріальний препарат, відноситься до нового класу протимікробних засобів, оксазолідинонів, активних in vitro щодо аеробних грампозитивних бактерій, деяких грамнегативних бактерій та анаеробних мікроорганізмів. Лінезолід селективно пригнічує синтез білка в бактеріях. За рахунок зв'язування з бактеріальними рибосомами він запобігає утворенню функціонального комплексу, що ініціює 70S, який є важливим компонентом процесу трансляції при синтезі білка. Чутливість Препарат активний in vitro та in vivo Грампозитивні аероби: Enterococcus faecalis (включаючи штами, резистентні до ванкоміцину); Staphylococcus aureus (включаючи метицилінрезистентні штами); Streptococcus agalactiae; Streptococcus pneumoniae (включаючи полірезистентні штами); Streptococcus pyogenes. Препарат активний in vitro Грампозитивні аероби: Enterococcus faecalis (включаючи штами, резистентні до ванкоміцину); Enterococcus faecium (штами, чутливі до ванкоміцину); Staphylococcus epidermidis (включаючи метицилінрезистентні штами); Staphylococcus haemolyticus; Streptococcus spp. гурту Viridans. Грамнегативні аероби: Pasteurella multocida. Резистентні до лінезоліду мікроорганізми: Haemophilus influenzae; Moraxella catarrhalis; Neisseria spp.; Enterohacteriaceae spp.; Pseudomonas spp. Резистентність Механізм дії лінезоліду відрізняється від механізмів дії протимікробних препаратів інших класів (наприклад, аміноглікозидів, бета-лактамів, антагоністів фолієвої кислоти, глікопептидів, лінкозамідів, хінолонів, рифаміцинів, стрептограмінів, тетрациклінів та хлор. Лінезолід активний щодо патогенних мікроорганізмів, як чутливих, так і резистентних до цих препаратів. Резистентність до лінезоліду розвивається повільно шляхом багатостадійної мутації 23S рибосомальної РНК і відбувається з частотою менше 1х10-9 - 1х10-11.Показання до застосуванняЛікування інфекційно-запальних захворювань, якщо відомо або підозрюється, що вони викликані чутливими до лінезоліду аеробними та анаеробними грампозитивними мікроорганізмами (включаючи інфекції, що супроводжуються бактеріємією) позалікарняна пневмонія, викликана Streptococcus pneumoniae (включаючи полірезистентні штами), включаючи випадки, що супроводжуються бактеріємією, або Staphylococcus aureus (тільки метицилінчутливі штами); госпітальна пневмонія, викликана Staphylococcus aureus (включаючи метицилінчутливі та метицилінрезистентні штами) або Streptococcus pneumoniae (включаючи полірезистентні штами); ускладнені інфекції шкіри та м'яких тканин, включаючи інфекції при синдромі діабетичної стопи, що не супроводжуються остеомієлітом, викликані Staphylococcus aureus (включаючи метицилінчутливі та метицилінрезистентні штами), Streptococcus pyogenes або Streptococcus agal; інфекції, резистентні до ванкоміцину, спричинені Enterococcus faecium, зокрема, що супроводжуються бактеріємією. При визначенні, чи Зівокс® є відповідним лікуванням, слід брати до уваги результати мікробіологічних досліджень або інформацію про поширеність резистентності до антибактеріальних препаратів серед грампозитивних бактерій. Лінезолід не активний проти інфекцій, спричинених грамнегативними патогенами. При підозрі чи підтвердженні грамнегативних патогенів має бути розпочато специфічну терапію проти грамнегативних мікроорганізмів.Протипоказання до застосуванняПідвищена чутливість до лінезоліду та/або інших компонентів препарату. Одночасний прийом лінезоліду з препаратами, що інгібують моноаміноксидази А або В (наприклад, фенелзин, ізокарбоксазид), а також протягом 2 тижнів після припинення прийому названих препаратів. За відсутності ретельного спостереження за пацієнтами та моніторингу артеріального тиску не слід призначати лінезолід: пацієнтам з неконтрольованою артеріальною гіпертензією, феохромоцитомою, тиреотоксикозом, карциноїдним синдромом, біполярним розладом, шизоафективним розладом та гострим станом сплутаності свідомості; пацієнтам, які отримують наступні типи препаратів: адреноміметики (наприклад, псевдоефедрин, фенілпропаноламін, епінефрин, норепінефрін, добутамін), дофаміноміметики (наприклад, дофамін), інгібітори зворотного захоплення серотоніну, трициклічні антидепресанти, агоністи 5, З обережністю: Пацієнти з нирковою недостатністю Внаслідок невивченої клінічної значущості двох первинних метаболітів лінезоліду у пацієнтів з тяжкою нирковою недостатністю, лінезолід повинен використовуватися з обережністю у таких пацієнтів, і лише якщо передбачувана користь перевищує потенційний ризик. Також немає даних щодо застосування лінезоліду у пацієнтів, які перебувають на амбулаторному перитонеальному діалізі або інших альтернативних методах лікування ниркової недостатності. Пацієнти з печінковою недостатністю Є обмежені клінічні дані, які рекомендують використовувати лінезолід у таких пацієнтів тільки в тому випадку, якщо передбачувана користь перевищує потенційний ризик. Лінезолід повинен використовуватися з обережністю у пацієнтів із системними інфекціями, що становлять ризик для життя, такими як інфекції, пов'язані з венозними катетерами у відділеннях інтенсивної терапії.Вагітність та лактаціяДосліджень безпеки застосування лінезоліду при вагітності не проводилося, тому застосування препарату Зівокс® при вагітності можливе лише у випадку, якщо передбачувана користь від терапії для матері перевершує потенційний ризик для плода. Невідомо, чи виділяється лінезолід з грудним молоком жінок, що годують, тому слід припинити грудне вигодовування при призначенні препарату матері в період лактації.Побічна діяЧастота побічних ефектів, наведених нижче, визначалася відповідно до наступного (класифікація Всесвітньої організації охорони здоров'я): дуже часто (>1/10), часто (>1/100 - 1/1000 - 1/10000 - Небажані явища, пов'язані з прийомом лінезоліду, бувають зазвичай легкого або середнього ступеня виразності. Найчастіше відзначаються діарея, біль голови, нудота, блювота. Дорослі пацієнти Інфекційні та паразитарні захворювання: часто – кандидоз (у тому числі, кандидоз порожнини рота. вагінальний кандидоз), грибкові інфекції; нечасто – вагініт; рідко – коліт, викликаний застосуванням антибіотиків (зокрема псевдомембранозний коліт)*. Порушення з боку крові та лімфатичної системи: часто – анемія; нечасто – лейкопенія, нейтропенія, тромбоцитопенія, еозинофілія; рідко – панцитопенія; частота невідома – мієлосупресія, сидеробластна анемія. Порушення з боку імунної системи: частота невідома – анафілаксія. Порушення з боку обміну речовин та харчування: нечасто – гіпонатріємія; частота невідома – лактоацидоз. Порушення психіки: часто – безсоння. Порушення з боку нервової системи: часто - головний біль, спотворення смаку ("металевий" присмак у роті), запаморочення; нечасто – судоми*, гіпостезія, парестезія; частота невідома – серотоніновий синдром, периферична нейропатія*. Порушення з боку органу зору: нечасто – затуманений зір; рідко – поява дефектів полів зору; частота невідома - нейропатія зорового нерва, неврит зорового нерва, втрата зору, зміна гостроти зору, зміна колірного зору. Порушення з боку органу слуху та лабіринтні порушення: нечасто – дзвін у вухах. Порушення з боку серцево-судинної системи: часто – підвищення артеріального тиску; нечасто – аритмія (тахікардія), транзиторна ішемічна атака, флебіт, тромбофлебіт. Порушення з боку шлунково-кишкового тракту: часто – діарея, нудота, блювання, локалізований або дифузний біль у ділянці живота, запор, диспепсія; нечасто – панкреатит, гастрит, здуття живота, сухість у роті, глосит, рідке випорожнення, стоматит, зміна забарвлення слизової оболонки язика та інші порушення стану язика; рідко – поверхнева зміна фарбування емалі зубів. Порушення з боку печінки та жовчовивідних шляхів: часто – зміна результатів функціональних тестів печінки, підвищення активності "печінкових" ферментів (у тому числі, аланінамінотрансферази (АЛТ), аспартатамінотрансферази (ACT), лужної фосфатази (ЩФ)); нечасто – підвищення концентрації загального білірубіну. Порушення з боку шкіри та підшкірних тканин: часто - свербіж, висипання; нечасто – кропив'янка, дерматит, підвищена пітливість; частота невідома – бульозні ураження шкіри (такі як синдром Стівенса-Джонсона, токсичний епідермальний некроліз), ангіоневротичний набряк, алопеція. Порушення з боку нирок та сечовивідних шляхів: часто – підвищення концентрації сечовини у крові; нечасто – ниркова недостатність, підвищення концентрації креатиніну у плазмі крові, поліурія. Порушення з боку статевих органів та молочної залози: нечасто – порушення з боку піхви та вульви. Загальні розлади та порушення у місці введення: часто – гарячка, локалізований біль; нечасто – озноб, стомлюваність, спрага, біль у місці ін'єкції (для розчину для інфузій). Лабораторні показники: часто – підвищення кількості нейтрофілів, еозинофілів, зниження гемоглобіну, гематокриту або числа еритроцитів, підвищення чи зниження кількості тромбоцитів чи лейкоцитів, підвищення активності лактатдегідрогенази, креатинкінази. ліпази, амілази, підвищення концентрації глюкози не натще, зниження загального білка, альбуміну, натрію або кальцію, підвищення або зниження калію або гідрокарбонатів; нечасто – підвищення вмісту натрію або кальцію в плазмі крові, зниження концентрації глюкози не натще, підвищення або зниження хлоридів крові, підвищення кількості ретикулоцитів, зниження кількості нейтрофілів. Наступні побічні ефекти при застосуванні лінезоліду в окремих випадках належали до категорії серйозних: локалізований біль у ділянці живота, транзиторна ішемічна атака, артеріальна гіпертензія. У контрольованих клінічних дослідженнях, у яких лінезолід застосовувався максимум 28 днів, лише в 2% пацієнтів розвивалася анемія. При застосуванні незареєстрованого препарату в рамках програм раннього доступу для пацієнтів з життєзагрозливими інфекціями, у 2,5% (33/1326) пацієнтів, які отримували лінезолід ≤ 28 днів, розвивалася анемія, тоді як при застосуванні лінезоліду більше 28 днів, анемія розвивалася у 12,3% (53/430) пацієнтів. Співвідношення випадків розвитку анемії, що потребує переливання крові, склало 9% серед пацієнтів, які отримують лінезолід ≤ 28 днів (3/33), та 15% (8/53) у тих випадках, коли лінезолід застосовували понад 28 днів. Дані безпеки, отримані в клінічних дослідженнях за участю більше 500 пацієнтів дитячого віку (з народження до 17 років), не вказують, що профіль безпеки лінезоліду для дітей відрізняється від профілю безпеки для дорослих.Взаємодія з лікарськими засобамиВстановлено, що ізоферменти цитохрому Р450 не беруть участь у метаболізмі лінезоліду in vitro. Лінезолід не інгібує та не потенціює активність клінічно важливих ізоферментів цитохрому Р450 (1А2, 2С9, 2С19, 2D6, 2Е1, 3А4). Таким чином, не очікується CYP450-індукованої взаємодії при прийомі лінезоліду. При одночасному застосуванні лінезоліду та (S)-варфарину, який значною мірою метаболізується ізоферментом CYP2C9, фармакокінетичні характеристики варфарину не змінюються. Такі препарати, як варфарин та фенітоїн, що є субстратами ізоферменту CYP2C9, можна застосовувати одночасно з лінезолідом без корекції дози. Інгібітори моноаміноксидази Лінезолід є неселективним оборотним інгібітором моноаміноксидази, тому у деяких пацієнтів, які отримують лінезолід, може спостерігатися помірне оборотне посилення пресорної дії псевдоефедрину та фенілпропаноламіну. У зв'язку з цим рекомендується знижувати початкові дози наступних груп препаратів: адреноміметики (наприклад, псевдоефедрин, фенілпропаноламін, епінефрін, норепінефрін, добутамін), дофаміноміметики (наприклад, дофамін) і надалі здійснювати підбір дози титруванням. У дослідженнях I, II та III фази не відзначалося розвитку серотонінового синдрому у пацієнтів, які отримували лінезолід разом із серотонінергічними препаратами. Проте було кілька повідомлень про розвиток серотонінового синдрому на фоні застосування лінезоліду та антидепресантів – селективних інгібіторів зворотного захоплення серотоніну. При одночасному застосуванні з азтреонамом та гентаміцином зміни фармакокінетики лінезоліду не відзначалося. Рифампіцин викликав зниження Сmах та AUC лінезоліду в середньому на 21% та 32%, відповідно.Спосіб застосування та дозиЛінезолід слід застосовувати лише в умовах стаціонару та після консультації з відповідним спеціалістом, таким як мікробіолог або спеціаліст з інфекційних захворювань. Препарат призначається як внутрішньовенної інфузії тривалістю 30-120 хвилин. Забороняється послідовно з'єднувати інфузійні пакети та додавати інші препарати до розчину для інфузій. Якщо необхідно вводити лінезолід з іншими препаратами, всі лікарські засоби слід призначати окремо відповідно до рекомендованих доз і шляхів введення. Лінезолід для ін'єкцій фармацевтично несумісний з такими препаратами: амфотерицин В, хлорпромазин, діазепам, фенітоїн, еритроміцину лактобіонат, котримоксазол (триметоприм + сульфаметоксазол), цефтріаксон. Сумісні розчини для інфузій: 5% розчин декстрози для ін'єкцій; 0,9% розчин хлориду натрію для ін'єкцій; Розчин Рінгера-Локку для ін'єкцій. Пацієнтів, яким на початку терапії препарат призначили внутрішньовенно, надалі можна перевести на будь-яку лікарську форму препарату для вживання, при цьому підбір дози не потрібен, т.к. біодоступність лінезоліду при вживанні становить майже 100%. Тривалість лікування залежить від збудника, локалізації та тяжкості інфекції, а також від клінічного ефекту. Дорослі та діти (12 років і старше): Позалікарняна пневмонія, спричинена Streptococcus pneumoniae (включаючи полірезистентні штами), включаючи випадки, що супроводжуються бактеріємією, або Staphylococcus aureus (тільки метициллінчутливі штами) - Разова доза 600 мг/в 1 0 1; Госпітальна пневмонія, викликана Staphylococcus aureus (включаючи метицилінчутливі та метицилінрезистентні штами) або Streptococcus pneumoniae (включаючи полірезистентні штами) - Разова доза 600 мг/в кожні 12 годин протягом 10 днів; Ускладнені інфекції шкіри та м'яких тканин, включаючи інфекції при синдромі діабетичної стопи, що не супроводжуються остеомієлітом, викликані Staphylococcus aureus (включаючи метицилінчутливі та метицилінрезистентні штами), Streptococcus pyogenes або Streptococcus agal днів; Неускладнені інфекції шкіри та м'яких тканин, спричинені Staphylococcus aureus (тільки метицилінчутливі штами) або Streptococcus pyogenes – разова доза 400 мг внутрішньовенно кожні 12 год (для дорослих) або 600 мг внутрішньовенно для 2 років. перебігу 10-14 днів; Інфекції, спричинені Enterococcus faecium, резистентні до ванкоміцину, у тому числі, що супроводжуються бактеріємією – разова доза 600 мг внутрішньовенно кожні 12 годин протягом 14 -28 днів. Діти (новонароджені * та діти до 11 років) Позалікарняна пневмонія, спричинена Streptococcus pneumoniae (включаючи полірезистентні штами), включаючи випадки, що супроводжуються бактеріємією, або Staphylococcus aureus (тільки метициллінчутливі штами) - разова доза 10 мг/кг в/в 1 кожні 1; Госпітальна пневмонія, спричинена Staphylococcus aureus (включаючи метицилінчутливі та метицилінрезистентні штами) або Streptococcus pneumoniae (включаючи полірезистентні штами) - Разова доза 10 мг/кг внутрішньовенно кожні 8 год протягом 1; Ускладнені інфекції шкіри та м'яких тканин, включаючи інфекції при синдромі діабетичної стопи, що не супроводжуються остеомієлітом, викликані Staphylococcus aureus (включаючи метицилінчутливі та метициллінрезистентні штами), Streptococcus pyogenes або Streptococcus agalact -14 днів; Неускладнені інфекції шкіри та м'яких тканин, спричинені Staphylococcus aureus (тільки метицилінчутливі штами) або Streptococcus pyogenes – разова доза 10 мг/кг внутрішньовенно кожні 8 год (для дітей віком до 5 років) або 10 мг/кг внутрішньовенно для дітей віком від 5 до 11 років) протягом 10-14 днів; Інфекції, викликані Enterococcus faecium, резистентні до ванкоміцину, у тому числі, що супроводжуються бактеріємією - разова доза 10 мг/кг внутрішньовенно кожні 8 годин протягом 14 -28 днів. * У недоношених новонароджених у віці менше 7 днів (вагітність менше 34 тижнів) системний кліренс лінезоліду нижче, а значення AUC вище, ніж у більшості новонароджених та дітей. До 7 дня після народження кліренс лінезоліду та значення AUC у недоношених новонароджених наближається до таких у доношених новонароджених та дітей. Літні пацієнти: корекція дози не потрібна. Пацієнти з нирковою недостатністю: корекція дози не потрібна. У зв'язку з тим, що 30% лінезоліду видаляється при гемодіалізі протягом 3 годин, лінезолід повинен прийматися після проведення діалізу пацієнтам, які його потребують. Пацієнти з печінковою недостатністю: корекція дози не потрібна.ПередозуванняПро випадки передозування лінезоліду не повідомлялося. Рекомендується симптоматичне лікування (у тому числі необхідно підтримувати швидкість клубочкової фільтрації). Немає даних щодо прискорення виведення лінезоліду при перитонеальному діалізі або гемоперфузії.Запобіжні заходи та особливі вказівкиУ відкритому дослідженні серед тяжкохворих пацієнтів із внутрішньосудинними катетер-асоційованими інфекціями було відзначено перевищення смертності у пацієнтів, які отримували лінезолід, порівняно з пацієнтами, які отримували ванкоміцин/диклоксацилін/оксацилін [78/363 (21,5%) проти 58/3 0%)]. Основним фактором, що впливає на смертність, був грампозитивний збудник інфекції на початковому етапі. Показник летальності був схожий серед пацієнтів, інфекції у яких були викликані лише грампозитивними мікроорганізмами (ставлення шансів 0,96; 95% довірчий інтервал: 0,58-1,59), але був значно вищим (р=0,0162) у групі лінезоліду коли виявлялися й інші мікроорганізми, або їх не вдавалося виявити на початковому етапі (ставлення шансів 2,48; 95% довірчий інтервал: 1,38-4,46). Найбільший дисбаланс відзначений під час лікування та протягом 7 днів після закінчення антибіотикотерапії. У ході дослідження в групі лінезоліду більше пацієнтів набували грамнегативних мікроорганізмів і згодом гинули від інфекції, викликаної грамнегативними мікроорганізмами, або полімікробних інфекцій. Таким чином,у разі ускладнених інфекцій шкіри та м'яких тканин лінезолід слід використовувати у пацієнтів з відомою або можливою ко-інфекцією грамнегативними мікроорганізмами, лише якщо немає альтернативних варіантів лікування (див. розділ "Показання"). У цих випадках показано додаткове застосування препаратів, що діють на грамнегативну мікрофлору. У деяких пацієнтів, які приймають лінезолід, може розвинутись оборотна мієлосупресія (з анемією, тромбоцитопенією, лейкопенією та панцитопенією), яка залежить від тривалості терапії. У пацієнтів похилого віку також підвищений ризик розвитку даного стану. Тромбоцитопенія частіше виникала у пацієнтів із тяжкою нирковою недостатністю, незалежно від застосування у пацієнта гемодіалізу. У зв'язку з цим у процесі лікування необхідно проводити моніторинг показників крові у пацієнтів з підвищеним ризиком розвитку кровотечі, мієлосупресією в анамнезі, а також при одночасному застосуванні препаратів, що знижують гемоглобін або кількість тромбоцитів та/або їх функціональні властивості, з тяжкою нирковою недостатністю, а також у пацієнтів, які приймають лінезолід понад 2 тижні. Лінезолід у таких пацієнтів застосовується лише в тому випадку, коли можливий ретельний моніторинг гемоглобіну, кількості лейкоцитів та тромбоцитів. Якщо під час терапії лінезолідом розвивається виражена мієлосупресія, лікування має бути припинено, якщо продовження терапії не вважається абсолютно необхідним. У цьому випадку необхідний інтенсивний моніторинг показників крові та відповідне лікування. Крім того, рекомендується, щоб аналіз крові (у тому числі визначення гемоглобіну, кількості тромбоцитів та лейкоцитів (з розрахунком лейкоцитарної формули)) проводився щотижня у пацієнтів, які отримують лінезолід незалежно від показників вихідного аналізу крові. Більш висока частота розвитку тяжкої анемії відзначена у пацієнтів, які отримували лінезолід більше максимально рекомендованої тривалості 28 днів. Цим пацієнтам частіше потрібно переливання крові. Випадки сидеробластної анемії були зареєстровані у післяреєстраційному періоді. Найчастіше тривалість терапії лінезолідом перевищувала 28 днів. У більшості пацієнтів прояви повністю або частково оборотні після припинення лікування лінезолідом з/без специфічного лікування анемії. У пацієнтів, які приймають антибактеріальні препарати, включаючи лінезолід, слід враховувати ризик розвитку псевдомембранозного коліту різного ступеня тяжкості. Про випадки діареї, пов'язаної з Clostridium difficile, повідомлялося у зв'язку з використанням практично всіх антибактеріальних препаратів, включаючи лінезолід. Тяжкість діареї може варіювати від легких форм до важких. Лікування антибактеріальними препаратами порушує нормальну мікрофлору кишечника, що призводить до надмірного зростання Clostridium difficile. Clostridium difficile виробляє токсини А та В, які призводять до розвитку діареї, пов'язаної з Clostridium difficile. Надмірна кількість токсинів, що виробляється штамами Clostridium difficile, може спричинити підвищення летальності серед пацієнтів, оскільки такі інфекції можуть бути стійкими до протимікробної терапії, а також може знадобитися колонектомія. Не можна застосовувати лікарські засоби, що гальмують перистальтику кишечника. Можливість розвитку діареї, пов'язаної з Clostridium difficile,повинна розглядатися у всіх хворих з діареєю, що послідувала за використанням антибіотиків. Ретельне медичне спостереження протягом 2 місяців необхідно пацієнтам, які перенесли діарею, пов'язану з Clostridium difficile після введення антибактеріальних препаратів. З появою симптомів погіршення зорової функції, таких як зміна гостроти зору, зміна колірного сприйняття, затуманеність, дефекти полів зору, рекомендується терміново звернутися до офтальмолога для консультації. Слід проводити моніторинг зорової функції у всіх пацієнтів, які приймають лінезолід протягом тривалого часу (більше 28 днів), а також у всіх пацієнтів з симптомами зорових порушень, що знову з'явилися, незалежно від тривалості терапії. У разі розвитку периферичної нейропатії та нейропатії зорового нерва, слід оцінити співвідношення ризик/користь продовження терапії лінезолідом у цих пацієнтів. Ризик розвитку нейропатії вищий, якщо лінезолід застосовується у пацієнтів, які використовують нині або які нещодавно приймали антимікобактеріальні препарати для лікування туберкульозу. У зв'язку із застосуванням лінезоліду повідомлялося про лактоацидоз. Пацієнти, у яких на фоні прийому лінезоліду виникає повторна нудота або блювання, біль у животі, незрозумілий ацидоз або відзначається зниження концентрації гідрокарбонат-аніонів, потребують ретельного спостереження з боку лікаря. Лінезолід пригнічує синтез білка мітохондрій. Побічні ефекти, такі як лактоацидоз, анемія та нейропатія (периферична або зорового нерва), можуть виникнути внаслідок цього гальмування; ці ефекти є більш поширеними, коли препарат використовується більш ніж 28 днів. Повідомлялося про судоми у пацієнтів, які приймали лінезолід, при цьому в більшості випадків в анамнезі була вказівка на судоми або наявність факторів ризику їх розвитку. У пацієнтів необхідно зібрати докладний анамнез щодо попередніх епізодів судом. При необхідності застосування препарату у поєднанні з селективними інгібіторами зворотного захоплення серотоніну слід постійно спостерігати за пацієнтами з метою виявлення ознак та симптомів серотонінового синдрому, таких як порушення когнітивної функції, гіперпірексія, гіперрефлексія та порушення координації рухів. У разі появи цих симптомів слід відмінити один або обидва препарати, що приймаються. При припиненні прийому серотонінергічного засобу можуть спостерігатися симптоми синдрому "скасування". Повідомлялося про випадки оборотної поверхневої зміни фарбування зубної емалі при застосуванні лінезоліду. Ці зміни фарбування видалялися за допомогою професійного очищення зубів. Повідомлялося про випадки симптоматичної гіпоглікемії у пацієнтів з цукровим діабетом, які отримували лінезолід одночасно з інсуліном або гіпоглікемічними препаратами. Хоча причинно-наслідковий зв'язок між прийомом лінезоліду та розвитком гіпоглікемії не встановлений, пацієнтів з цукровим діабетом необхідно попереджати про можливість розвитку гіпоглікемії. У разі виникнення гіпоглікемії необхідна корекція дози інсуліну/гіпоглікемічних препаратів або відміни лінезоліду. Пацієнтам слід рекомендувати відмовитися від прийому великих кількостей їжі, що містить тірамін (такі як червоне вино, старий сир, деякі алкогольні напої, копчене м'ясо). Клінічних досліджень, що вивчали ефект застосування лінезоліду на нормальну мікрофлору організму людини, не проводилося. Застосування антибактеріальних препаратів може призводити до посиленого зростання несприйнятливих до нього мікроорганізмів. У клінічних дослідженнях було показано, що приблизно у 3% пацієнтів, які отримували рекомендовані дози лінезоліду, розвивався кандидоз, асоційований із прийомом антибіотиків. При виникненні суперінфекції на фоні прийому лінезоліду слід вживати відповідних заходів медичного характеру. Клінічні дослідження Безпека та ефективність застосування лінезоліду тривалістю понад 28 днів не встановлені. У контрольованих клінічних дослідженнях не брали участі пацієнти із синдромом "діабетичної стопи", пролежнями або ішемічними порушеннями, тяжкими опіками або гангренозними ураженнями. Таким чином, досвід застосування лінезоліду в терапії цих станів обмежений. Вплив на здатність до керування автотранспортом та управління механізмами Під час лікування лінезолідом керувати транспортними засобами, спеціальною технікою або займатися діяльністю, пов'язаною з підвищеним ризиком, не рекомендується.Умови відпустки з аптекЗа рецептомВідео на цю тему
4 654,00 грн
221,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. Активний компонент: лінезолід – 600 мг; допоміжні речовини: крохмаль кукурудзяний 60 мг, целюлоза мікрокристалічна 117,6 мг, гіпоролоза 12 мг, карбоксиметилкрохмаль натрію 42 мг, магнію стеарат 8,4 мг; Плівкова оболонка: віск карнаубський 0,0336 мг, Опадрай білий YS-1-18202-A (титану діоксид 31%, гіпромелоза 63%, макрогол 6%) 21 мг; Чорнило фармацевтичне (шелак 39,663%, бутанол 7%, макрогол 3,5%, барвник заліза оксид червоний 22,5%, розчин аміаку концентрований 2,479%, вода очищена 24,858%). 10 таблеток у блістер із ПВХ/алюм. фольги або 10, 14, 20, 24, 30, 50 або 100 таблеток у флакон із ПЕВП. 1, 2, 3, 5, 6 або 10 блістерів або 1 флакон разом з інструкцією із застосування поміщають у картонну пачку.Опис лікарської формиБілі або майже білі, овальні, двоопуклі таблетки, покриті плівковою оболонкою, з написом червоним чорнилом “ZYVOX 600 mg” на одній стороні.Фармакотерапевтична групаАнтибіотик-оксазолідинон.ФармакокінетикаВсмоктування Після прийому внутрішньо лінезолід швидко та інтенсивно всмоктується із шлунково-кишкового тракту. Максимальна концентрація лінезоліду в плазмі (Сmах) - 21,2 мг/л, середній період часу до досягнення максимальної концентрації лінезоліду в крові (ТСmах) -2 год, абсолютна біодоступність становить близько 100%. Прийом їжі не впливає на всмоктування лінезоліду. Рівноважна концентрація лінезоліду в крові досягається на 2-й день прийому. Розподіл Обсяг розподілу лінезоліду при досягненні рівноважної концентрації у здорової дорослої людини становить у середньому 40-50 л, що приблизно дорівнює загальному вмісту води в організмі. Зв'язування з білками плазми становить 31% і не залежить від концентрації лінезоліду в крові. Метаболізм Встановлено, що ізоферменти цитохрому Р450 не беруть участь у метаболізмі лінезоліду in vitro. Лінезолід не інгібує та не потенціює активність клінічно важливих ізоферментів цитохрому Р450 (1А2,2С9,2С19,2D6,2Е1, 3А4). Метаболічне окиснення призводить до утворення двох неактивних метаболітів - гідроксиетилгліцину (основний метаболіт у людини, утворюється в результаті неферментативного процесу) та аміноетоксиоцтової кислоти (утворюється в менших кількостях). Також описано інші неактивні метаболіти. Виведення Позанирковий кліренс становить близько 65% кліренсу лінезоліду. Зі збільшенням дози лінезоліду відзначається невеликий ступінь нелінійності кліренсу. Це може пояснюватися зниженням ниркового та позаниркового кліренсу при високій дозі лінезоліду. Однак відмінності кліренсу невеликі і не впливають на період напіввиведення. Лінезолід у пацієнтів з нормальною функцією нирок та при нирковій недостатності легкого та середнього ступеня виводиться нирками у вигляді гідроксиетилгліцину (40%), аміноетоксиоцтової кислоти (10%) та у незміненому вигляді (30-35%). Кишечником виводиться у вигляді гідроксиетилгліцину (6%) та аміноетоксиоцтової кислоти (3%). Лінезолід у незміненому вигляді практично не виводиться кишечником. Період напіввиведення лінезоліду в середньому становить 5-7 год. Фармакокінетика в окремих групах хворих Пацієнти з нирковою недостатністю Після одноразового прийому 600 мг лінезоліду пацієнтами з тяжкою нирковою недостатністю (кліренс креатиніну Пацієнти з печінковою недостатністю Є обмежені дані, що у пацієнтів з легкою та середньотяжкою печінковою недостатністю (клас А та В за класифікацією Чайлд-Пью) фармакокінетика лінезоліду та двох його основних метаболітів не змінюється. Фармакокінетика лінезоліду у пацієнтів з тяжкою печінковою недостатністю (клас З класифікації Чайлд-П'ю) не вивчалася. Однак, оскільки лінезолід метаболізується неферментним шляхом, то не очікується значущого порушення метаболізму при печінковій недостатності. Діти та підлітки У підлітків (12-17 років) фармакокінетика лінезоліду, прийнятого в дозі 600 мг, не відрізнялася від кінетики у дорослих. Таким чином, при призначенні підліткам 600 мг лінезоліду кожні 12 годин його концентрація буде такою самою, як у дорослих при призначенні тієї ж дози. Літні У літніх пацієнтів віком 65 років і старше фармакокінетика лінезоліду суттєво не змінюється. Жінки У жінок обсяг розподілу лінезоліду дещо нижчий, ніж у чоловіків; у них також на 20% знижено середній кліренс при розрахунку на масу тіла. Концентрація лінезоліду в плазмі крові жінок вища, ніж у чоловіків, що може почасти пояснюватися відмінностями маси тіла. Однак, оскільки період напіввиведення лінезоліду у чоловіків і жінок суттєво не відрізняється, немає приводу очікувати підвищення концентрації лінезоліду в крові жінок вище рівня, що переноситься, так що корекції дози не потрібно.ФармакодинамікаЛінезолід, синтетичний антибактеріальний препарат, відноситься до нового класу протимікробних засобів, оксазолідинонів, активних in vitro щодо аеробних грампозитивних бактерій, деяких грамнегативних бактерій та анаеробних мікроорганізмів. Лінезолід селективно пригнічує синтез білка в бактеріях. За рахунок зв'язування з бактеріальними рибосомами він запобігає утворенню функціонального комплексу, що ініціює 70S, який є важливим компонентом процесу трансляції при синтезі білка. Чутливість Препарат активний in vitro та in vivo Грампозитивні аероби: Enterococcus faecium (включаючи штами, резистентні до ванкоміцину); Staphylococcus aureus (включаючи метицилінрезистентні штами); Streptococcus agalactiae; Streptococcus pneumoniae (включаючи полірезистентні штами); Streptococcus pyogenes. Препарат активний in vitro Грампозитивні аероби: Enterococcus faecalis (включаючи штами, резистентні до ванкоміцину); Enterococcus faecium (штами, чутливі до ванкоміцину); Staphylococcus epidermidis (включаючи метицилінрезистентні штами); Staphylococcus haemolyticus; Стрептококи гурту Viridans. Грамнегативні аероби: Pasteurella multocida. Резистентні до лінезоліду мікроорганізми: Haemophilus influenzae; Moraxella catarrhalis; Neisseria spp.; Enterobacteriaceae spp.; Pseudomonas spp. Резистентність Механізм дії лінезоліду відрізняється від механізмів дії протимікробних препаратів інших класів (наприклад, аміноглікозидів, бета-лактамів, антагоністів фолієвої кислоти, глікопептидів, лінкозамідів, хінолонів, рифаміцинів, стрептограмінів, тетрациклінів та хлор. Лінезолід активний щодо патогенних мікроорганізмів, як чутливих, так і резистентних до цих препаратів. Резистентність до лінезоліду розвивається повільно шляхом багатостадійної мутації 23S рибосомальної РНК і відбувається з частотою менше 1 х 10-9 - 1 х 10-11.Показання до застосуванняЛікування інфекційно-запальних захворювань, якщо відомо або підозрюється, що вони викликані чутливими до лінезоліду аеробними та анаеробними грампозитивними мікроорганізмами (включаючи інфекції, що супроводжуються бактеріємією): позалікарняна пневмонія, викликана Streptococcus pneumoniae (включаючи полірезистентні штами), включаючи випадки, що супроводжуються бактеріємією, або Staphylococcus aureus (тільки метицилінчутливі штами); госпітальна пневмонія, викликана Staphylococcus aureus (включаючи метицилінчутливі та метицилінрезистентні штами) або Streptococcus pneumoniae (включаючи полірезистентні штами); ускладнені інфекції шкіри та м'яких тканин, включаючи інфекції при синдромі діабетичної стопи, що не супроводжуються остеомієлітом, викликані Staphylococcus aureus (включаючи метицилінчутливі та метицилінрезистентні штами), Streptococcus pyogenes або Streptococcus agalact неускладнені інфекції шкіри та м'яких тканин, спричинені Staphylococcus aureus (тільки метицилінчутливі штами) або Streptococcus pyogenes; інфекції, резистентні до ванкоміцину, спричинені Enterococcus faecium, зокрема, що супроводжуються бактеріємією.Протипоказання до застосуванняПідвищена чутливість до лінезоліду та/або інших компонентів препарату. Одночасний прийом лінезоліду з препаратами, що інгібують моноаміноксидази А або В (наприклад, фенелзин, ізокарбоксазид), а також протягом двох тижнів після припинення прийому названих препаратів. За відсутності моніторингу артеріального тиску не слід призначати лінезолід пацієнтам з неконтрольованою артеріальною гіпертензією, феохромоцитомою, тиреотоксикозом та/або пацієнтам, які отримують наступні типи препаратів: адреноміметики (наприклад, псевдоефедрин, фенілпропаноламін, донеф, За відсутності ретельного спостереження за пацієнтами з можливим розвитком серотонінового синдрому не слід призначати лінезолід особам з карциноїдним синдромом та/або пацієнтам, які отримують наступні препарати: інгібітори зворотного захоплення серотоніну, трициклічні антидепресанти, агоністи 5-НТ1 рецепторів (триптанів). Застосування лінезоліду у дітей віком до 12 років у формі таблеток протипоказано через неможливість адекватного підбору дози. З обережністю: Пацієнти з нирковою недостатністю Внаслідок невивченої клінічної значущості двох первинних метаболітів лінезоліду у пацієнтів з тяжкою нирковою недостатністю, лінезолід повинен використовуватися з обережністю у таких пацієнтів, і лише якщо передбачувана користь перевищує потенційний ризик. Пацієнти з печінковою недостатністю Є обмежені клінічні дані, які рекомендують використовувати лінезолід у таких пацієнтів тільки в тому випадку, якщо передбачувана користь перевищує потенційний ризик. Лінезолід повинен використовуватися з обережністю у пацієнтів із системними інфекціями, що становлять ризик для життя, такими як інфекції, пов'язані з венозними катетерами у відділеннях інтенсивної терапії.Вагітність та лактаціяДосліджень безпеки застосування лінезоліду при вагітності не проводилося, тому застосування препарату ЗІВОКС® при вагітності можливе лише у випадку, якщо передбачувана користь від терапії для матері перевершує потенційний ризик для плода. Невідомо, чи виділяється лінезолід з грудним молоком жінок, що годують, тому слід припинити грудне вигодовування при призначенні препарату матері в період лактації.Побічна діяЧастота небажаних реакцій представлена за наступною класифікацією: Дуже часті – ≥10%; Часті - ≥1% та Небажані явища, пов'язані з прийомом лінезоліду, бувають зазвичай легкого або середнього ступеня виразності. Найчастіше відзначаються діарея, біль голови і нудота. Дорослі пацієнти З боку травної системи – часті: діарея, нудота, блювання, запор, болі в животі (у тому числі спастичні), метеоризм, кандидоз слизової оболонки порожнини рота; Нечасті: зміна фарбування мови. Лабораторні показники - часті: тромбоцитопенія; Нечасті: підвищення концентрації тригліцеридів у крові, підвищення активності "печінкових" ферментів (у тому числі аланінамінотрансферази (АЛТ), аспартатамінотрансферази (ACT), лужної фосфатази (ЩФ), лактатдегідрогенази (ЛДГ), ліпази, амілази, концентрації підвищення концентрації пролактину. З боку нервової системи: - часті: головний біль, запаморочення, судоми; Нечасті: збочення смаку. З боку центральної нервової системи - Часті: безсоння. З боку сечостатевої системи: - Часті: вагінальний кандидоз. З боку шкірних покривів: Часті: висип. Інші - Часті: лихоманка; Нечасті: опортуністична грибкова інфекція. Також було відзначено: підвищення артеріального тиску, диспепсія, свербіж. Підлітки (від 12 до 17 років) З боку травної системи – часті: діарея, нудота, блювання, біль у животі (локальні та генералізовані), рідкий стілець. Лабораторні показники - Нечасті: еозинофілія, підвищення концентрації тригліцеридів у крові, підвищення активності аланінамінотрансферази (АЛТ), ліпази, концентрації креатиніну. З боку нервової системи – часті: головний біль, вертиго. З боку шкірних покривів - Часті: висипання; Нечасті: свербіж. З боку дихальної системи: Часті: інфекції верхніх дихальних шляхів, фарингіт, кашель. Інші - Часті: пропасниця, біль неуточненої локалізації. Спонтанні (постмаркетингові) дані Лабораторні показники: оборотна мієлосупресія (тромбоцитопенія, анемія, лейкопенія, панцитопенія). З боку органів чуття: випадки нейропатії зорового нерва, що іноді призводить до втрати зору. Алергічні реакції: Анафілаксія. З боку шкірних покровів: висипання, ангіоневротичний набряк; бульозні ураження шкіри, подібні до синдрому Стівенса-Джонсона. Порушення з боку обміну речовин: лактоацидоз. Порушення з боку нервової системи: периферична нейропатія, судоми. З боку системи травлення: зміна забарвлення емалі зубів. Інші: озноб, стомлюваність, серотоніновий синдром.Взаємодія з лікарськими засобамиВстановлено, що ізоферменти цитохрому Р450 не беруть участь у метаболізмі лінезоліду in vitro. Лінезолід не інгібує та не потенціює активність клінічно важливих ізоферментів цитохрому Р450 (1А2, 2С9, 2С19, 2D6, 2Е1, 3А4). Інгібітори моноаміноксидази Лінезолід є неселективним оборотним інгібітором моноаміноксидази, тому у деяких пацієнтів, які отримують лінезолід, може спостерігатися помірне оборотне посилення пресорної дії псевдоефедрину та фенілропаноламіну. У зв'язку з цим рекомендується знижувати початкові дози наступних груп препаратів: адреноміметики (наприклад, псевдоефедрин, фенілпропаноламін, епінефрін, норепінефрін, добутамін), дофаміноміметики (наприклад, дофамін) і надалі здійснювати підбір дози титруванням. У дослідженнях I, II та III фази не відзначалося розвитку серотонінового синдрому у пацієнтів, які отримували лінезолід разом із серотонінергічними препаратами. Проте було кілька повідомлень про розвиток серотонінового синдрому на фоні застосування лінезоліду та антидепресантів – селективних інгібіторів зворотного захоплення серотоніну. При одночасному застосуванні з азтреонамом та гентаміцином зміни фармакокінетики лінезоліду не відзначалося. Рифампіцин викликав зниження Сmах та AUC лінезоліду в середньому на 21% та 32% відповідно.Спосіб застосування та дозиПрепарат можна приймати як під час їжі, так і між їдою. Пацієнтів, яким на початку терапії препарат призначили внутрішньовенно, надалі можна перевести на будь-яку лікарську форму препарату для вживання, при цьому підбір дози не потрібен, т.к. біодоступність лінезоліду при вживанні становить майже 100%. Тривалість лікування залежить від збудника, локалізації та тяжкості інфекції, а також від клінічного ефекту. Дорослі та діти (12 років і старше): Позалікарняна пневмонія, спричинена Streptococcus pneumoniae (включаючи полірезистентні штами), включаючи випадки, що супроводжуються бактеріємією, або Staphylococcus aureus (тільки метициллінчутливі штами) - Разова доза 600 мг внутрішньогодинно протягом 10 днів; Госпітальна пневмонія, викликана Staphylococcus aureus (включаючи метицилінчутливі та метицилінрезистентні штами) або Streptococcus pneumoniae (включаючи полірезистентні штами) - Разова доза 600 мг внутрішньо кожні 12 годин протягом 10; Ускладнені інфекції шкіри та м'яких тканин, включаючи інфекції при синдромі діабетичної стопи, що не супроводжуються остеомієлітом, викликані Staphylococcus aureus (включаючи метицилінчутливі та метицилінрезистентні штами), Streptococcus pyogenes або Streptococcus agal Неускладнені інфекції шкіри та м'яких тканин, спричинені Staphylococcus aureus (тільки метицилінчутливі штами) або Streptococcus pyogenes - Разова доза 400 мг внутрішньо кожні 12 год (для дорослих) або 600 мг внутрішньо 1 на 1 2 1 днів; Інфекції, спричинені Enterococcus faecium, резистентні до ванкоміцину, у тому числі, що супроводжуються бактеріємією – разова доза 600 мг внутрішньо кожні 12 год протягом 14 -28 днів. Літні пацієнти: корекція дози не потрібна. Пацієнти з нирковою недостатністю: корекція дози не потрібна. У зв'язку з тим, що 30% лінезоліду видаляється при гемодіалізі протягом 3 годин, лінезолід повинен прийматися після проведення діалізу пацієнтам, які його потребують. Пацієнти з печінковою недостатністю: корекція дози не потрібна.ПередозуванняПро випадки передозування лінезоліду не повідомлялося. Рекомендується симптоматичне лікування (у тому числі необхідно підтримувати швидкість клубочкової фільтрації). Немає даних щодо прискорення виведення лінезоліду при перитонеальному діалізі або гемоперфузії.Запобіжні заходи та особливі вказівкиПри встановленій інфекції (або підозрі на інфекцію), спричиненій супутніми грамнегативними мікроорганізмами, показано додаткове застосування засобів, що діють на грамнегативну флору. У деяких пацієнтів, які отримують лінезолід, може розвинутись оборотна мієлосупресія (з анемією, тромбоцитопенією, лейкопенією та панцитопенією), яка залежить від тривалості терапії. У зв'язку з цим у процесі лікування необхідно проводити моніторинг показників крові у пацієнтів з підвищеним ризиком розвитку кровотечі, мієлосупресією в анамнезі, а також при одночасному застосуванні препаратів, що знижують вміст гемоглобіну або кількість тромбоцитів та їх функціональні властивості, а також у пацієнтів, які отримують лінезолід більше 2 тижнів. У пацієнтів, які приймають антибактеріальні препарати, включаючи лінезолід, слід враховувати ризик розвитку псевдомембранозного коліту різного ступеня тяжкості. Про випадки діареї, пов'язаної з Clostridium difficile, повідомлялося у зв'язку з використанням практично всіх антибактеріальних препаратів, включаючи лінезолід. Тяжкість діареї може варіювати від легких форм до важких. Лікування антибактеріальними препаратами порушує нормальну мікрофлору кишечника, що призводить до надмірного зростання Clostridium difficile. Clostridium difficile виробляє токсини А та В, які призводять до розвитку діареї, пов'язаної з Clostridium difficile. Надмірна кількість токсинів, що виробляється штамами Clostridium difficile, може спричинити підвищення летальності серед пацієнтів, оскільки такі інфекції можуть бути стійкими до протимікробної терапії, а також може знадобитися колонектомія. Можливість розвитку діареї, пов'язаної з Clostridium difficile, повинна розглядатися у всіх хворих з діареєю, що послідувала за використанням антибіотиків. Ретельне медичне спостереження протягом 2 місяців необхідно пацієнтам, які перенесли діарею, пов'язану з Clostridium difficile після введення антибактеріальних препаратів. З появою симптомів погіршення зорової функції, таких як зміна гостроти зору, зміна колірного сприйняття, затуманеність, дефекти полів зору, рекомендується терміново звернутися до офтальмолога для консультації. Слід проводити моніторинг зорової функції у всіх пацієнтів, які приймають лінезолід протягом тривалого часу (більше 3 місяців), а також у всіх пацієнтів з симптомами зорових порушень, що знову з'явилися, незалежно від тривалості терапії. У разі розвитку периферичної нейропатії та нейропатії зорового нерва, слід оцінити співвідношення ризик/користь продовження терапії лінезолідом у цих пацієнтів. У зв'язку із застосуванням лінезоліду повідомлялося про лактоацидоз. Пацієнти, у яких на фоні прийому лінезоліду виникає повторна нудота або блювання, незрозумілий ацидоз або відзначається зниження концентрації гідрокарбонат аніонів, потребують ретельного спостереження з боку лікаря. Повідомлялося про судоми у пацієнтів, які приймали лінезолід, при цьому в більшості випадків в анамнезі була вказівка на судоми або наявність факторів ризику їх розвитку. При необхідності застосування препарату ЗІВОКС у поєднанні із селективними інгібіторами зворотного захоплення серотоніну слід постійно спостерігати за пацієнтами з метою виявлення ознак та симптомів серотонінового синдрому, таких як порушення когнітивної функції, гіперпірексія, гіперрефлексія та порушення координації рухів. У разі появи цих симптомів слід відмінити один або обидва препарати, що приймаються. При припиненні прийому серотонінергічного засобу можуть спостерігатися симптоми синдрому "скасування". Повідомлялося про випадки оборотної поверхневої зміни фарбування зубної емалі при використанні лінезоліду. Ці зміни фарбування видалялися за допомогою професійного очищення зубів. Вплив на здатність до керування автотранспортом та управління механізмами Під час лікування лінезолідом керувати транспортними засобами, спеціальною технікою або займатися діяльністю, пов'язаною з підвищеним ризиком, не рекомендується.Умови відпустки з аптекЗа рецептомВідео на цю тему
221,00 грн
209,00 грн
Склад, форма випуску та упаковкаВода, гліцерин, карбомер, капсаїцин, біостимулюючий комплекс протизапальний (олія соняшникова, ПЕГ-40 гідрогенізована касторова олія, пропіленгліколевий екстракт прополісу, масляний екстракт ромашки, вітамін Е, алантоїн, бісаболол, вітамін А, олійний насіння В (вода, Д-пантенол (про-вітамін В5), рибофлавін (вітамін В2), піридоксину гідрохлорид (вітамін В6)), коко-каприлат/капрат, дикаприліловий ефір, кислота мурашина, муміє, глюкозаміну сульфат, отрута гюрзи (субстанція) , метилнікотинат, феноксиетанол, етилгексилгліцерин, парфумерна композиція, гідроксид натрію, динатрієва сіль ЕДТА, лимонен, ліналоол, гераніол, гексил циннамал.Опис лікарської формиКонсистенція помірно-густа, колір від прозоро-білого до кремового, запах помірно-виражений.ХарактеристикаВисока ефективність застосування пояснюється тим, що в секреті гюрзи містяться ферменти, жирні кислоти, амінокислоти, білки, а також різні мікроелементи, що надає надзвичайно сильну дію на суглоби і опорно-руховий апарат в цілому. За своїми властивостями отрута гюрзи унікальна і перевершує отрути практично всіх гадюкових змій. Мазі, виготовлені на основі отрути гюрзи, застосовуються при хворобах суглобів з метою зняття болю та запалення. Висока ефективність застосування пояснюється тим, що в секреті гюрзи містяться ферменти, жирні кислоти, амінокислоти, білки, а також різні мікроелементи, що надає надзвичайно сильну дію на суглоби і опорно-руховий апарат в цілому. Мурашина кислота має дуже високу здатність проникати в тканини, посилює місцевий кровообіг, виявляє зігрівальну, відволікаючу, місцево-анестезуючу, протизапальну дію, покращує тканинний метаболізм. Впливаючи на нервові закінчення шкіри та м'язову тканину, викликає рефлекторні реакції, що супроводжуються утворенням та вивільненням енкефалінів та нейропептидів, що знижують болючі відчуття. Містить велику кількість органічних компонентів цинку, які мають антиоксидантну, протизапальну та імуностимулюючу дію. Муміє - один із найпотужніших біостимуляторів, активізує репаративні процеси, прискорює відновлення кісткових та хрящових тканин, уповільнює процеси старіння суглоба, сприяє зменшенню ломоти, що виникає при змінах погоди. У кілька разів посилює лікувальні властивості лікарських рослин. Ромашка аптечна - традиційний засіб при запальних захворюваннях та травмах. Чинить виражену протизапальну, антисептичну, болезаспокійливу, протисудомну дію. Містить унікальний багатство комплекс біологічно активних речовин. Азулен у складі ромашки має протиалергічну, місцевоанестезувальну активність, посилює регенеративні процеси. Апігенін є ефективним спазмолітиком. У вигляді напара квітів ромашка широко застосовується в народній медицині при подагрі та ревматичних запаленнях. Глюкозамін – невід'ємний елемент хрящової тканини. Сприяє регенерації пошкодженого хряща при запальних та деструктивних процесах. Знижує болючі відчуття. Прополіс – продукт життєдіяльності медоносних бджіл. Має виражені антибактеріальні, регенеруючі властивості, стимулює місцевий імунний захист, знижує хворобливі відчуття. Метилнікотинат (похідне вітаміну РР) - засіб з вираженим вазодилатуючим (судиннорозширювальним) ефектом. При болях у суглобах та хребті надає місцевоподразнювальну та розігрівальну дію, зменшує больовий синдром. Покращує оксигенацію (насичення киснем) та мікроциркуляцію крові в тканинах хребта, посилює виведення токсинів та надлишкової рідини, усуваючи набряки. Комплекс екстрактів лікарських рослин, складений за принципом синергізму, має протизапальну дію, сприяє виведенню солей, зняттю набряку та м'язового спазму, активізує кровообіг та покращує трофіку тканин.ІнструкціяМ'якими масажними рухами наносити на проблемну область протягом 3-5 хвилин до повного вбирання 2-3 рази на день. Бажано забезпечити обробленому місцю тепло та спокій. Чи не змивати. Тривалість прийому 6-8 тижнів. Для закріплення результату курс рекомендується повторити через 3 місяці або за необхідності.РекомендуєтьсяПри хворобах суглобів з метою зняття болю та запалення.Протипоказання до застосуванняІндивідуальна нестерпність компонентів. Побічних ефектів не виявлено. У разі виникнення алергічних реакцій припинити застосування та проконсультуватися з лікарем.Умови відпустки з аптекБез рецептаВідео на цю тему
207,00 грн
Форма випуску: гель-бальзам Упаковка: туба Виробник: Фора-Фарм Завод-виробник: КорольовФарм(Росія). . .
208,00 грн
Форма випуску: гель-бальзам Упаковка: туба Виробник: Фора-Фарм Завод-виробник: КорольовФарм(Росія). . .
427,00 грн
215,00 грн
Склад, форма випуску та упаковкаТаблетки, покриті плівковою оболонкою - 1 табл. активна речовина: левоцетиризину дигідрохлорид – 5 мг; ядро: лактози моногідрат – 67,5 мг; МКЦ - 25 мг; карбоксиметилкрохмаль натрію - 1 мг; кремнію діоксид колоїдний – 0,5 мг; магнію стеарат – 1 мг; оболонка плівкова: гіпромелоза 2910/5 - 3,3 мг; макрогол 6000 - 0,35 мг; тальк – 0,85 мг; титану діоксид (Е171) - 0,5 мг. Пігулки, покриті плівковою оболонкою, 5 мг. По 7 чи 10 табл. в PVC/Aclar/PVC/Al або Al/Al блістері. По 1 або 4 блістери по 7 табл.; по 2 блістери по 10 табл. поміщають у картонну пачку.Опис лікарської формиДовгасті двоопуклі таблетки, вкриті плівковою оболонкою, білого або майже білого кольору, з гравіюванням «е» на одній стороні.Фармакотерапевтична групаПротиалергічний.ФармакокінетикаФармакокінетика левоцетиризину носить лінійний характер, не залежить від дози та часу та варіюється незначно у різних пацієнтів. Після прийому внутрішньо левоцетиризин швидко і повністю всмоктується із ШКТ. Їда не впливає на повноту абсорбції, хоча швидкість її знижується. Плазмова Cmax досягається через 0,9 години (54 хв) після прийому препарату. Css встановлюється за 2 дні. Плазмова Cmax після одноразового прийому 5 мг лівоцетиризину становить 270 нг/мл, а після повторного прийому у дозі 5 мг – 308 нг/мл. Левоцетиризин на 90% зв'язується із білками плазми. Vd становить 0,4 л/кг. Дані щодо розподілу левоцетиризину в тканинах та його проникнення через гематоенцефалічний бар'єр у людини відсутні. Левоцетиризин метаболізується в невеликих кількостях ( Завдяки обмеженому метаболізму та відсутності метаболічної інгібуючої активності, взаємодія левоцетиризину на рівні метаболізму з іншими речовинами є малоймовірною. T1/2 у дорослих становить 7,9±1,9 год; у маленьких дітей T1/2 укорочений. Середній загальний кліренс — 0,63 мл/хв/кг. Левоцетиризин переважно виводиться у незміненому вигляді із сечею, в середньому, близько 85,4% від прийнятої дози шляхом клубочкової фільтрації та активної канальцевої секреції. Виведення через кишечник (з калом) становить лише 12,9% від прийнятої дози. Пацієнти з нирковою недостатністю. Загальний кліренс левоцетиризину залежить від Cl креатиніну. Тому пацієнтам з помірною та тяжкою нирковою недостатністю рекомендується збільшення інтервалів між прийомами препарату відповідно до Cl креатиніну. У пацієнтів з анурією та термінальною стадією ниркової недостатності загальний кліренс левоцетиризину знижується приблизно на 80% порівняно зі здоровими людьми. Кількість левоцетиризину, що виводиться при стандартній 4-годинній процедурі гемодіалізу, становить менше 10%.ФармакодинамікаЛевоцетиризин, (R)-енантіомер цетиризину, є інгібітором периферичних Н1-гістамінових рецепторів, спорідненість якого вдвічі вища, ніж у цетиризину. Після одноразового прийому левоцетиризину спостерігалося зв'язування Н1-гістамінових рецепторів на 90% через 4 години та на 57% через 24 години. Левоцетиризин впливає на гістамінозалежну стадію алергічних реакцій, зменшує міграцію еозинофілів, зменшує судинну проникність, обмежує вивільнення медіаторів запалення, попереджає розвиток і полегшує перебіг алергічних реакцій, чинить антиексудативну, седативної дії. Дія левоцетиризину починається через 12 хв після прийому одноразової дози у 50% пацієнтів, через 1 годину – у 95% пацієнтів і триває протягом 24 годин. Прийом левоцетиризину не впливає на інтервал QT на ЕКГ.Показання до застосуваннялікування симптомів цілорічного (персистуючого) та сезонного (інтермітуючого) алергічних ринітів та алергічного кон'юнктивіту, таких як свербіж, чхання, закладеність носа, ринорея, сльозотеча, гіперемія кон'юнктиви; поліноз (сінна лихоманка); кропив'янка, у т.ч., хронічна ідіопатична кропив'янка; набряк Квінке (як допоміжна терапія); інші алергічні дерматози, що супроводжуються свербінням та висипаннями.Протипоказання до застосуваннягіперчутливість до левоцетиризину та інших похідних піперазину або до будь-якого з допоміжних компонентів препарату; термінальна ниркова недостатність із Cl креатиніну менше 10 мл/хв; вроджена непереносимість галактози, дефіцит лактази або мальабсорбція глюкози-галактози (через вміст препарату лактози); вагітність; дитячий вік до 6 років (для цієї лікарської форми). Обережно: одночасний прийом з алкоголем; хронічна ниркова недостатність із Cl креатиніну більше 10 мл/хв, але менше 50 мл/хв (потрібна корекція режиму дозування); літній вік (можливе зниження клубочкової фільтрації).Вагітність та лактаціяЗастосування препарату при вагітності протипоказане. Левоцетиризин виділяється з грудним молоком, тому за необхідності застосування препарату при лактації рекомендується припинити грудне вигодовування.Побічна діяПобічні ефекти левоцетиризину розділені за системно-органними класами відповідно до класифікації Медичного словника з нормативно-правової діяльності (MedDRA) із зазначенням частоти їхньої зустрічальності: часто (≥1/100 та З боку імунної системи: дуже рідко реакції гіперчутливості, в т.ч. анафілактичні реакції. З боку нервової системи: часто головний біль; нечасто - сонливість; дуже рідко – агресія, збудження, галюцинації, депресія, судоми. З боку органу зору: дуже рідко – зорові розлади. З боку серця: дуже рідко – відчуття серцебиття, тахікардія. З боку дихальної системи, органів грудної клітки та середостіння: дуже рідко – задишка. З боку шлунково-кишкового тракту: часто – сухість слизової оболонки порожнини рота; нечасто - біль у животі; дуже рідко – нудота, діарея. З боку печінки та жовчовивідних шляхів: дуже рідко – гепатит. З боку шкіри та підшкірних тканин: дуже рідко – ангіоневротичний набряк, свербіж, висип, включаючи лікарський висип, кропив'янка. З боку скелетно-м'язової та сполучної тканини: дуже рідко – міалгія. Загальні порушення: часто - стомлюваність; нечасто – астенія. З боку лабораторних та інструментальних даних: дуже рідко – порушення показників функції печінки, збільшення маси тіла.Взаємодія з лікарськими засобамиВивчення взаємодії левоцетиризину з іншими лікарськими засобами, включаючи дослідження з індукторами ізоферменту CYP3A4, не проводилося. При вивченні лікарської взаємодії рацемату цетиризину з псевдоефедрином, циметидином, кетоконазолом, еритроміцином, азитроміцином, гліпізидом та діазепамом клінічно значущі небажані взаємодії не виявлені. При одночасному призначенні з теофіліном (400 мг на добу) загальний кліренс цетиризину знижується на 16% (кінетика теофіліну не змінюється). У дослідженні при одночасному прийомі ритонавіру (600 мг 2 рази на день) та цетиризину (10 мг на день) показано, що експозиція цетиризину збільшувалася на 40%, а експозиція ритонавіру незначно змінювалася (11%). У чутливих пацієнтів одночасний прийом левоцетиризину та алкоголю або інших речовин, що пригнічують вплив на ЦНС, може посилювати вплив на ЦНС, хоча було показано, що рацемат цетиризину не посилює дію алкоголю.Спосіб застосування та дозиВсередину, не розжовуючи та запиваючи рідиною, незалежно від їди. Рекомендується приймати добову дозу за один прийом. Дорослі, підлітки та діти віком від 6 років. Добова доза, що рекомендується, становить 5 мг (1 табл.). Пацієнти похилого віку. У літніх пацієнтів з помірною та тяжкою нирковою недостатністю рекомендується корекція дози. Пацієнти із порушенням функції нирок. Інтервал між прийомами препарату визначають індивідуально з урахуванням функції нирок. Інформація про корекцію дози наведена у таблиці нижче. Для її використання повинен бути розрахований Cl креатиніну у пацієнта мл/хв на підставі концентрації креатиніну в сироватці (мг/дл) з використанням наступної формули: Cl креатиніну = ([140 − вік, років] × вага, кг)/(72 × креатинін сироватки крові, мг/дл) Для жінок отриману величину слід помножити на 0,85. У дітей із порушенням функції нирок дозу коригують індивідуально з урахуванням Cl креатиніну та маси тіла. Окремих даних щодо застосування у дітей із порушенням функції нирок немає. Пацієнти із порушенням функції печінки. При ізольованому порушенні функції печінки корекція дози не потрібна. У пацієнтів із печінково-нирковою недостатністю рекомендується корекція дози. Тривалість лікування. Лікування алергічного риніту проводять відповідно до перебігу захворювання; Прийом препарату можна припинити при зникненні симптомів та відновити при рецидиві. У разі хронічного алергічного риніту може бути прописане тривале лікування під час дії алергенів. В даний час клінічний досвід застосування лівоцетиризину у вигляді таблеток, покритих плівковою оболонкою, 5 мг, обмежений 6 місяців.ПередозуванняСимптоми: можливі сонливість та збудження (у дорослих), а також занепокоєння, що змінюються сонливістю (у дітей). Лікування: специфічних антидотів левоцетиризину немає. У разі передозування рекомендується симптоматичне або підтримуюче лікування. Якщо після прийому препарату пройшло небагато часу, слід провести промивання шлунка. Левоцетиризин практично не виводиться при гемодіалізі.Запобіжні заходи та особливі вказівкиПід час лікування препаратом не рекомендується приймати етанол. Вплив на здатність керувати автомобілем або займатися іншими потенційно небезпечними видами діяльності. Левоцетиризин, при його прийомі в рекомендованих дозах, не негативно впливає на увагу і швидкість психомоторних реакцій і здатність керувати транспортними засобами. Тим не менш, у період прийому препарату доцільно утримуватися від занять потенційно небезпечними видами діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови відпустки з аптекБез рецептаВідео на цю тему
289,00 грн
219,00 грн
Склад, форма випуску та упаковкаТаблетки, покриті плівковою оболонкою - 1 табл. активна речовина: левоцетиризину дигідрохлорид – 5 мг; ядро: лактози моногідрат – 67,5 мг; МКЦ - 25 мг; карбоксиметилкрохмаль натрію - 1 мг; кремнію діоксид колоїдний – 0,5 мг; магнію стеарат – 1 мг; оболонка плівкова: гіпромелоза 2910/5 - 3,3 мг; макрогол 6000 - 0,35 мг; тальк – 0,85 мг; титану діоксид (Е171) - 0,5 мг. Пігулки, покриті плівковою оболонкою, 5 мг. По 7 чи 10 табл. в PVC/Aclar/PVC/Al або Al/Al блістері. По 1 або 4 блістери по 7 табл.; по 2 блістери по 10 табл. поміщають у картонну пачку.Опис лікарської формиДовгасті двоопуклі таблетки, вкриті плівковою оболонкою, білого або майже білого кольору, з гравіюванням «е» на одній стороні.Фармакотерапевтична групаПротиалергічний.ФармакокінетикаФармакокінетика левоцетиризину носить лінійний характер, не залежить від дози та часу та варіюється незначно у різних пацієнтів. Після прийому внутрішньо левоцетиризин швидко і повністю всмоктується із ШКТ. Їда не впливає на повноту абсорбції, хоча швидкість її знижується. Плазмова Cmax досягається через 0,9 години (54 хв) після прийому препарату. Css встановлюється за 2 дні. Плазмова Cmax після одноразового прийому 5 мг лівоцетиризину становить 270 нг/мл, а після повторного прийому у дозі 5 мг – 308 нг/мл. Левоцетиризин на 90% зв'язується із білками плазми. Vd становить 0,4 л/кг. Дані щодо розподілу левоцетиризину в тканинах та його проникнення через гематоенцефалічний бар'єр у людини відсутні. Левоцетиризин метаболізується в невеликих кількостях ( Завдяки обмеженому метаболізму та відсутності метаболічної інгібуючої активності, взаємодія левоцетиризину на рівні метаболізму з іншими речовинами є малоймовірною. T1/2 у дорослих становить 7,9±1,9 год; у маленьких дітей T1/2 укорочений. Середній загальний кліренс — 0,63 мл/хв/кг. Левоцетиризин переважно виводиться у незміненому вигляді із сечею, в середньому, близько 85,4% від прийнятої дози шляхом клубочкової фільтрації та активної канальцевої секреції. Виведення через кишечник (з калом) становить лише 12,9% від прийнятої дози. Пацієнти з нирковою недостатністю. Загальний кліренс левоцетиризину залежить від Cl креатиніну. Тому пацієнтам з помірною та тяжкою нирковою недостатністю рекомендується збільшення інтервалів між прийомами препарату відповідно до Cl креатиніну. У пацієнтів з анурією та термінальною стадією ниркової недостатності загальний кліренс левоцетиризину знижується приблизно на 80% порівняно зі здоровими людьми. Кількість левоцетиризину, що виводиться при стандартній 4-годинній процедурі гемодіалізу, становить менше 10%.ФармакодинамікаЛевоцетиризин, (R)-енантіомер цетиризину, є інгібітором периферичних Н1-гістамінових рецепторів, спорідненість якого вдвічі вища, ніж у цетиризину. Після одноразового прийому левоцетиризину спостерігалося зв'язування Н1-гістамінових рецепторів на 90% через 4 години та на 57% через 24 години. Левоцетиризин впливає на гістамінозалежну стадію алергічних реакцій, зменшує міграцію еозинофілів, зменшує судинну проникність, обмежує вивільнення медіаторів запалення, попереджає розвиток і полегшує перебіг алергічних реакцій, чинить антиексудативну, седативної дії. Дія левоцетиризину починається через 12 хв після прийому одноразової дози у 50% пацієнтів, через 1 годину – у 95% пацієнтів і триває протягом 24 годин. Прийом левоцетиризину не впливає на інтервал QT на ЕКГ.Показання до застосуваннялікування симптомів цілорічного (персистуючого) та сезонного (інтермітуючого) алергічних ринітів та алергічного кон'юнктивіту, таких як свербіж, чхання, закладеність носа, ринорея, сльозотеча, гіперемія кон'юнктиви; поліноз (сінна лихоманка); кропив'янка, у т.ч., хронічна ідіопатична кропив'янка; набряк Квінке (як допоміжна терапія); інші алергічні дерматози, що супроводжуються свербінням та висипаннями.Протипоказання до застосуваннягіперчутливість до левоцетиризину та інших похідних піперазину або до будь-якого з допоміжних компонентів препарату; термінальна ниркова недостатність із Cl креатиніну менше 10 мл/хв; вроджена непереносимість галактози, дефіцит лактази або мальабсорбція глюкози-галактози (через вміст препарату лактози); вагітність; дитячий вік до 6 років (для цієї лікарської форми). Обережно: одночасний прийом з алкоголем; хронічна ниркова недостатність із Cl креатиніну більше 10 мл/хв, але менше 50 мл/хв (потрібна корекція режиму дозування); літній вік (можливе зниження клубочкової фільтрації).Вагітність та лактаціяЗастосування препарату при вагітності протипоказане. Левоцетиризин виділяється з грудним молоком, тому за необхідності застосування препарату при лактації рекомендується припинити грудне вигодовування.Побічна діяПобічні ефекти левоцетиризину розділені за системно-органними класами відповідно до класифікації Медичного словника з нормативно-правової діяльності (MedDRA) із зазначенням частоти їхньої зустрічальності: часто (≥1/100 та З боку імунної системи: дуже рідко реакції гіперчутливості, в т.ч. анафілактичні реакції. З боку нервової системи: часто головний біль; нечасто - сонливість; дуже рідко – агресія, збудження, галюцинації, депресія, судоми. З боку органу зору: дуже рідко – зорові розлади. З боку серця: дуже рідко – відчуття серцебиття, тахікардія. З боку дихальної системи, органів грудної клітки та середостіння: дуже рідко – задишка. З боку шлунково-кишкового тракту: часто – сухість слизової оболонки порожнини рота; нечасто - біль у животі; дуже рідко – нудота, діарея. З боку печінки та жовчовивідних шляхів: дуже рідко – гепатит. З боку шкіри та підшкірних тканин: дуже рідко – ангіоневротичний набряк, свербіж, висип, включаючи лікарський висип, кропив'янка. З боку скелетно-м'язової та сполучної тканини: дуже рідко – міалгія. Загальні порушення: часто - стомлюваність; нечасто – астенія. З боку лабораторних та інструментальних даних: дуже рідко – порушення показників функції печінки, збільшення маси тіла.Взаємодія з лікарськими засобамиВивчення взаємодії левоцетиризину з іншими лікарськими засобами, включаючи дослідження з індукторами ізоферменту CYP3A4, не проводилося. При вивченні лікарської взаємодії рацемату цетиризину з псевдоефедрином, циметидином, кетоконазолом, еритроміцином, азитроміцином, гліпізидом та діазепамом клінічно значущі небажані взаємодії не виявлені. При одночасному призначенні з теофіліном (400 мг на добу) загальний кліренс цетиризину знижується на 16% (кінетика теофіліну не змінюється). У дослідженні при одночасному прийомі ритонавіру (600 мг 2 рази на день) та цетиризину (10 мг на день) показано, що експозиція цетиризину збільшувалася на 40%, а експозиція ритонавіру незначно змінювалася (11%). У чутливих пацієнтів одночасний прийом левоцетиризину та алкоголю або інших речовин, що пригнічують вплив на ЦНС, може посилювати вплив на ЦНС, хоча було показано, що рацемат цетиризину не посилює дію алкоголю.Спосіб застосування та дозиВсередину, не розжовуючи та запиваючи рідиною, незалежно від їди. Рекомендується приймати добову дозу за один прийом. Дорослі, підлітки та діти віком від 6 років. Добова доза, що рекомендується, становить 5 мг (1 табл.). Пацієнти похилого віку. У літніх пацієнтів з помірною та тяжкою нирковою недостатністю рекомендується корекція дози. Пацієнти із порушенням функції нирок. Інтервал між прийомами препарату визначають індивідуально з урахуванням функції нирок. Інформація про корекцію дози наведена у таблиці нижче. Для її використання повинен бути розрахований Cl креатиніну у пацієнта мл/хв на підставі концентрації креатиніну в сироватці (мг/дл) з використанням наступної формули: Cl креатиніну = ([140 − вік, років] × вага, кг)/(72 × креатинін сироватки крові, мг/дл) Для жінок отриману величину слід помножити на 0,85. У дітей із порушенням функції нирок дозу коригують індивідуально з урахуванням Cl креатиніну та маси тіла. Окремих даних щодо застосування у дітей із порушенням функції нирок немає. Пацієнти із порушенням функції печінки. При ізольованому порушенні функції печінки корекція дози не потрібна. У пацієнтів із печінково-нирковою недостатністю рекомендується корекція дози. Тривалість лікування. Лікування алергічного риніту проводять відповідно до перебігу захворювання; Прийом препарату можна припинити при зникненні симптомів та відновити при рецидиві. У разі хронічного алергічного риніту може бути прописане тривале лікування під час дії алергенів. В даний час клінічний досвід застосування лівоцетиризину у вигляді таблеток, покритих плівковою оболонкою, 5 мг, обмежений 6 місяців.ПередозуванняСимптоми: можливі сонливість та збудження (у дорослих), а також занепокоєння, що змінюються сонливістю (у дітей). Лікування: специфічних антидотів левоцетиризину немає. У разі передозування рекомендується симптоматичне або підтримуюче лікування. Якщо після прийому препарату пройшло небагато часу, слід провести промивання шлунка. Левоцетиризин практично не виводиться при гемодіалізі.Запобіжні заходи та особливі вказівкиПід час лікування препаратом не рекомендується приймати етанол. Вплив на здатність керувати автомобілем або займатися іншими потенційно небезпечними видами діяльності. Левоцетиризин, при його прийомі в рекомендованих дозах, не негативно впливає на увагу і швидкість психомоторних реакцій і здатність керувати транспортними засобами. Тим не менш, у період прийому препарату доцільно утримуватися від занять потенційно небезпечними видами діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. активна речовина: цетиризину дигідрохлорид 10,00 мг; ядро: лактози моногідрат, крохмаль кукурудзяний, повідон 30, магнію стеарат; оболонка: гіпромелоза 2910/5, макрогол-6000, тальк, титану діоксид, симетикону емульсія SE 4. По 7 або 10 таблеток у PVC/PVDC/A1 блістер. Кожен блістер по 7 таблеток; по 1,3, 6, 9 або 10 блістерів по 10 таблеток разом з інструкцією із застосування в картонну пачку.Опис лікарської формиДовгаватої форми таблетки, покриті плівковою оболонкою, білого або майже білого кольору, з ризиком для поділу з одного боку.Фармакотерапевтична групаБлокатор гістамінових Н1-рецепторів. Протиалергічний препарат.ФармакокінетикаФармакокінетичні параметри цетиризину при його застосуванні в дозах від 5 мг до 60 мг змінюються лінійно. Всмоктування Після прийому внутрішньо цетиризин швидко і добре всмоктується із ШКТ. Cmax досягається приблизно через 30-60 хв і становить 300 нг/мл. Різні фармакокінетичні параметри, такі як Cmax та AUC мають однорідний характер. Прийом їжі не істотно впливає на величину абсорбції, проте в цьому випадку швидкість всмоктування незначно знижується. Біодоступність різних лікарських форм цетиризину (розчин, капсули, таблетки) можна порівняти. Розподіл Зв'язування з білками плазми становить приблизно 93±0.3%. Величина Vd низька (0.5 л/кг), препарат внутрішньо клітини не проникає. Препарат не проникає через гематоенцефалічний бар'єр. Виділяється із грудним молоком. Метаболізм Цетиризин слабо метаболізується у печінці з утворенням неактивного метаболіту. При застосуванні дози 10 мг протягом 10 днів накопичення препарату не спостерігається. Виведення Після одноразового прийому разової дози величина T1/2 становить близько 10 год. 70% дози виводиться нирками переважно у незміненому вигляді. Розмір системного кліренсу становить близько 54 мл/хв. Фармакокінетика в особливих клінічних випадках У дітей віком від 6 до 12 років T1/2 становить 6 год, у віці від 2 до 6 років - 5 год, у віці від 6 місяців до 2 років знижений до 3.1 год. У 16 літніх пацієнтів при одноразовому прийомі препарату в дозі 10 мг Т1/2 був вищим на 50%, а кліренс був нижчим на 40% порівняно з пацієнтами молодшого віку. Зниження кліренсу цетиризину у літніх пацієнтів, ймовірно, пов'язане зі зменшенням функції нирок у даної категорії пацієнтів. У пацієнтів з нирковою недостатністю легкого ступеня тяжкості (КК >40 мл/хв) фармакокінетичні параметри подібні до здорових добровольців з нормальною функцією нирок. У пацієнтів з нирковою недостатністю середнього ступеня тяжкості (КК нижче 11-31 мл/хв) та у пацієнтів, які перебувають на гемодіалізі (КК) У пацієнтів із хронічними захворюваннями печінки (гепатоцелюлярним, холестатичним та біліарним цирозом) при одноразовому прийомі препарату у дозі 10 або 20 мг Т1/2 збільшується приблизно на 50%, а кліренс знижується на 40% порівняно зі здоровими добровольцями. Корекція дози необхідна лише у випадку, якщо у пацієнта з печінковою недостатністю є супутня ниркова недостатність.ФармакодинамікаЦетиризин є метаболітом гідроксизину, відноситься до групи конкурентних антагоністів гістаміну, блокує гістамінові Н1-рецептори, практично не чинить антихолінергічної та антисеротонінової дії. Має виражену протиалергічну дію, попереджає розвиток і полегшує перебіг алергічних реакцій: у дозі 10 мг 1 або 2 рази на добу інгібує пізню фазу агрегації еозинофілів у шкірі та кон'юнктиві пацієнтів, схильних до атопії. Має протисвербіжний і протиексудативний ефект. Впливає ранню стадію алергічних реакцій, і навіть зменшує міграцію клітин запалення; пригнічує виділення медіаторів, що у пізньої алергічної реакції. Зменшує проникність капілярів, запобігає розвитку набряку тканин, знімає спазм гладкої мускулатури. Усуває реакцію шкіри на введення гістаміну, специфічних алергенів, а також на охолодження (при холодовій кропив'янці). У терапевтичних дозах практично не має седативного ефекту. З огляду на курсового прийому толерантність не розвивається. Дія препарату починається через 20 хв у 50% хворих, через 1 год у 95% хворих та зберігається протягом 24 год. Клінічна ефективність та безпека Дослідження за участю здорових добровольців показали, що цетиризин у дозах 5 або 10 мг значно інгібує реакцію у вигляді висипу та почервоніння на введення у шкіру гістаміну у високій концентрації, проте кореляція з ефективністю не встановлена. У 6-тижневому плацебо-контрольованому дослідженні за участю 186 пацієнтів з алергічним ринітом та супутньою бронхіальною астмою легкої та середньотяжкої течії, показано, що прийом цетиризину в дозі 10 мг 1 раз на добу зменшує симптоми риніту та не впливає на функцію легень. Результати цього дослідження підтверджують безпеку застосування цетиризину у пацієнтів, які страждають на алергію та бронхіальну астму легкої та середньотяжкої течії. У плацебо-контрольованому дослідженні показано, що прийом цетиризину в дозі 60 мг на добу протягом 7 днів не викликав клінічно значущого подовження інтервалу QT. Прийом цетиризину в рекомендованій дозі показав поліпшення якості життя пацієнтів з цілорічним та сезонним алергічними ринітами. Діти У 35-денному дослідженні за участю пацієнтів віком 5-12 років не виявлено ознак несприйнятливості до антигістамінного ефекту цетиризину. Нормальна реакція шкіри на гістамін відновлювалася протягом 3 днів після відміни препарату при його неодноразовому застосуванні. У 7-денному плацебо-контрольованому дослідженні цетиризину у лікарській формі сироп за участю 42 пацієнтів віком від 6 до 11 місяців продемонстровано безпеку застосування препарату. Цетиризин призначався у дозі 0.25 мг/кг 2 рази на добу, що приблизно відповідало 4.5 мг на добу (діапазон доз становив від 3.4 до 6.2 мг на добу). Застосування у дітей віком від 6 до 12 місяців можливе лише за призначенням лікаря та під суворим медичним контролем.Показання до застосуванняПігулки сезонний та цілорічний алергічний риніт та кон'юнктивіт; сверблячі алергічні дерматози; поліноз (сінна лихоманка); кропив'янка (в т.ч. хронічна ідіопатична); набряк Квінке. Краплі Дорослим та дітям віком 6 місяців і старше для полегшення: назальних та очних симптомів цілорічного (персистуючого) та сезонного (інтермітуючого) алергічного риніту та алергічного кон'юнктивіту (свербежу, чхання, закладеності носа, ринореї, сльозотечі, гіперемії кон'юнктиви); симптомів хронічної ідіопатичної кропив'янки.Протипоказання до застосуванняПігулки термінальна стадія ниркової недостатності (КК спадкова непереносимість галактози, недостатність лактази або синдром глюкозо-галактозної мальабсорбції; дитячий вік до 6 років; вагітність; період лактації; - підвищена чутливість до компонентів препарату. З обережністю слід призначати препарат при хронічній нирковій недостатності середнього та тяжкого ступеня тяжкості (потрібна корекція режиму дозування); хронічні захворювання печінки (гепатоцелюлярний, холестатичний або біліарний цироз печінки) (корекція дози потрібна лише при супутньому зниженні ШКФ); пацієнтам похилого віку (можливе зниження клубочкової фільтрації). Краплі термінальна стадія ниркової недостатності (КК дитячий вік до 6 місяців (через обмеженість даних щодо ефективності та безпеки); вагітність; підвищена чутливість до цетиризину, гідроксизину або похідних піперазину, а також до інших компонентів препарату. З обережністю слід призначати препарат при хронічній нирковій недостатності (КК >10 мл/хв, потрібна корекція режиму дозування); епілепсії та підвищеної судомної готовності; пацієнтам із сприятливими факторами до затримки сечі (ураження спинного мозку, гіперплазія передміхурової залози); пацієнтам похилого віку (при віковому зниженні ШКФ); дітям віком до 1 року; у період грудного вигодовування.Вагітність та лактаціяВагітність При аналізі проспективних даних більш ніж 700 випадків результатів вагітності не виявлено випадків формування вад розвитку, ембріональної та неонатальної токсичності з чітким причинно-наслідковим зв'язком. Експериментальні дослідження на тваринах не виявили жодних прямих або непрямих несприятливих ефектів цетиризину на плід, що розвивається (в т.ч. у постнатальному періоді), перебіг вагітності та постнатальний розвиток. Адекватних та строго контрольованих клінічних досліджень щодо безпеки застосування препарату під час вагітності не проводилося, тому препарат Зодак не слід застосовувати при вагітності. Грудне годування Цетиризин виділяється з грудним молоком у кількості від 25% до 90% концентрації препарату у плазмі крові залежно від часу після призначення. У період грудного вигодовування застосовують після консультації з лікарем, якщо передбачувана користь матері перевищує потенційний ризик для дитини. Фертильність Доступні дані щодо впливу на фертильність людини обмежені, проте негативного впливу на фертильність не виявлено. Таблетки протипоказано застосовувати у дітей віком до 6 років. Препарат у формі крапель протипоказаний до застосування у дітей віком до 6 місяців (через обмеженість даних щодо ефективності та безпеки). З обережністю слід призначати краплі Зодак® дітям до 1 року.Побічна діяДані, отримані у клінічних дослідженнях Огляд Результати клінічних досліджень продемонстрували, що застосування цетиризину в рекомендованих дозах призводить до розвитку незначних небажаних ефектів з боку ЦНС, включаючи сонливість, стомлюваність, запаморочення та біль голови. У деяких випадках було зареєстровано парадоксальну стимуляцію ЦНС. Незважаючи на те, що цетиризин є селективним блокатором периферичних Н1-рецепторів і практично не має антихолінергічної дії, повідомлялося про поодинокі випадки утруднення сечовипускання, порушення акомодації та сухості в роті. Повідомлялося про порушення функції печінки, що супроводжуються підвищенням активності печінкових ферментів та білірубіну. Найчастіше небажані явища дозволялися після припинення прийому цетиризину дигідрохлориду. Перелік небажаних побічних реакцій Є дані, отримані в ході подвійних сліпих контрольованих клінічних досліджень, спрямованих на порівняння цетиризину та плацебо або інших антигістамінних препаратів, що застосовуються у рекомендованих дозах (10 мг 1 раз на добу для цетиризину) більш ніж у 3200 пацієнтів, на підставі яких можна провести достовірний аналіз даних із безпеки. Згідно з результатами об'єднаного аналізу, у плацебо-контрольованих дослідженнях при застосуванні цетиризину в дозі 10 мг було виявлено такі небажані реакції з частотою 1% або вище: Небажані реакції (термінологія ВООЗ) Цетиризин 10 мг (n=3260) Плацебо (n=3061) Загальні порушення та порушення у місці введення Стомлюваність 1.63% 0.95% З боку нервової системи Запаморочення 1.10% 0.98% Головний біль 7.42% 8.07% З боку травної системи Біль в животі 0.98% 1.08% Сухість в роті 2.09% 0.82% Нудота 1.07% 1.14% Порушення психіки Сонливість 9.63% 5% З боку дихальної системи Фарингіт 1.29% 1.34% Хоча частота випадків сонливості у групі цетиризину була вищою, ніж така у групі плацебо, в більшості випадків це небажане явище було легким або помірним ступенем тяжкості. Під час об'єктивної оцінки, проведеної в рамках інших досліджень, було підтверджено, що застосування цетиризину в рекомендованій добовій дозі у здорових молодих добровольців не впливає на їхню повсякденну активність. Діти У плацебо-контрольованих дослідженнях у дітей віком від 6 місяців до 12 років були виявлені такі небажані реакції з частотою 1% і вище: Небажані реакції (термінологія ВООЗ) Цетиризин (n=1656) Плацебо (n=1294) З боку травної системи Діарея 1.0% 0.6% Порушення психіки Сонливість 1.8% 1.4% З боку дихальної системи Риніт 1.4% 1.1% Загальні порушення та порушення у місці введення Стомлюваність 1.0% 0.3% Досвід постреєстраційного застосування Крім небажаних явищ, виявлених у ході клінічних досліджень та описаних вище, у рамках післяреєстраційного застосування препарату спостерігалися небажані реакції, подані нижче. На підставі даних післяреєстраційного застосування препарату небажані явища розділені за класами системи органів MedDRA та частотою розвитку. Частота розвитку небажаних явищ визначалася таким чином: дуже часто (>1/10), часто (>1/100,1/1000,1/10 000, З боку системи кровотворення: дуже рідко – тромбоцитопенія. З боку імунної системи: рідко – реакції гіперчутливості; дуже рідко – анафілактичний шок. Порушення психіки: нечасто – збудження; рідко – агресія, сплутаність свідомості, депресія, галюцинації, порушення сну; дуже рідко – тик; частота невідома – суїцидальні ідеї. З боку нервової системи: нечасто – парестезії; рідко – судоми; дуже рідко - збочення смаку, дискінезія, дистонія, непритомність, тремор; частота невідома – порушення пам'яті, в т.ч. амнезія. З боку органу зору: дуже рідко – порушення акомодації, нечіткість зору, ністагм. З боку органів слуху: частота невідома – вертиго. З боку серцево-судинної системи: рідко – тахікардія. З боку травної системи: нечасто – діарея; рідко – зміна функціональних печінкових проб (підвищення активності трансаміназ, ЛФ, ГГТ та білірубіну); частота невідома – підвищення апетиту. З боку шкіри та підшкірних тканин: нечасто - шкірний висип, свербіж шкіри; рідко – кропив'янка; дуже рідко – ангіоневротичний набряк, стійка лікарська еритема. З боку сечовидільної системи: дуже рідко – дизурія, енурез; частота невідома – затримка сечі. Загальні розлади: нечасто – астенія, нездужання; рідко – периферичні набряки, підвищення маси тіла. Оповіщення про побічні реакції Велике значення має система оповіщення про підозрювані побічні реакції після реєстрації лікарського препарату. Це дозволяє вести безперервний моніторинг співвідношення користь/ризик лікарського препарату.Взаємодія з лікарськими засобамиНе встановлено клінічно значущої взаємодії цетиризину коїться з іншими лікарськими засобами. На підставі результатів проведених досліджень лікарської взаємодії цетиризину, зокрема досліджень взаємодії з псевдоефедрином або теофіліном у дозі 400 мг на добу, клінічно значущої взаємодії не встановлено. Одночасне застосування цетиризину з етанолом та препаратами, що пригнічують ЦНС, може сприяти подальшому зниженню концентрації уваги та швидкості реакцій, хоча цетиризин не посилює ефект етанолу (при його концентрації в крові 0.5 г/л).Спосіб застосування та дозиВсередину. Таблетки рекомендується запивати склянкою води. Дорослим 10 мг (1 таблетка) 1 раз на добу. Окремі групи пацієнтів Пацієнти похилого віку Немає необхідності у зниженні дозування у пацієнтів похилого віку, якщо функція нирок не порушена. Пацієнти з нирковою недостатністю Оскільки Зодак® виводиться з організму переважно нирками, при неможливості альтернативного лікування пацієнтам з нирковою недостатністю режим дозування препарату слід коригувати залежно від функції нирок (величини кліренсу креатиніну КК). Кліренс креатиніну (КК) для чоловіків можна розрахувати, виходячи з концентрації сироваткового креатиніну, за такою формулою: КК (мл/хв) = [140 - вік (роки)] х маса тіла (кг) / 72 х ККсироват (мг/дл) КК для жінок можна розрахувати, помноживши отримане значення коефіцієнт 0,85. Дозування у дорослих пацієнтів із нирковою недостатністю Ниркова недостатність КК (мл/хв) Режим дозування Норма ≥80 10 мг/добу Легка 50-79 10 мг/добу Середня 30-49 5 мг/добу Важка 10-29 5 мг за день Термінальна стадія – пацієнти, які перебувають на діалізі < 10 прийом препарату протипоказаний Пацієнти з порушенням функції печінки Пацієнтам з порушенням функції печінки корекції режиму дозування не потрібно. У пацієнтів з порушенням функції печінки та функції нирок рекомендується корекція дозування (див. таблицю вище). Діти Діти від 6 до 12 років 5 мг (1/2 таблетки) двічі на день Діти старше 12 років 10 мг (1 таблетка) раз на добу. Іноді початкова доза 5 мг (1/2 таблетки) може бути достатньою, якщо це дозволяє досягти задовільного контролю симптомів. Дітям з нирковою недостатністю дозу коригують з урахуванням КК та маси тіла.ПередозуванняКлінічна картина, що спостерігається під час передозування цетиризину, була обумовлена його впливом на ЦНС. Симптоми: після одноразового прийому цетиризину в дозі 50 мг спостерігалася наступна клінічна картина - сплутаність свідомості, запаморочення, сонливість, загальмованість, ступор, слабкість, занепокоєння, підвищена дратівливість, седативний ефект, підвищена стомлюваність, нездужання, головний біль тремор, затримка сечовипускання, сухість у роті, діарея, запор. Лікування: відразу після прийому препарату необхідно провести промивання шлунка або стимулювати блювання. Рекомендується призначення активованого вугілля, проведення симптоматичної та підтримуючої терапії. Специфічний антидот невідомий. Гемодіаліз неефективний.Запобіжні заходи та особливі вказівкиПацієнтам з порушенням функції нирок, печінки та пацієнтам похилого віку необхідно перед прийомом препарату проконсультуватися з лікарем. У пацієнтів з пошкодженням спинного мозку, гіперплазією передміхурової залози, а також за наявності інших факторів, що привертають до затримки сечі, потрібно дотримання обережності, т.к. цетиризин може збільшувати ризик затримки сечі. Рекомендовано бути обережними при застосуванні цетиризину одночасно з алкоголем, хоча в терапевтичних дозах не зазначено клінічно значущої взаємодії з етанолом (при концентрації етанолу в крові 0.5 г/л). Обережність слід дотримуватися у пацієнтів з епілепсією та підвищеною судомною готовністю. Перед призначенням алергологічних проб рекомендований триденний "відмивний" період з огляду на те, що блокатори гістамінових Н1-рецепторів інгібують розвиток шкірних алергічних реакцій. Використання у педіатрії Зважаючи на потенційний пригнічуючий вплив на ЦНС, слід дотримуватися обережності при призначенні препарату Зодак® дітям віком до 1 року за наявності наступних факторів ризику виникнення синдрому раптової дитячої смерті, таких, як (але не обмежуючись цим списком): синдром апное уві сні або синдром раптової дитячої смерті дітей грудного віку у брата чи сестри; зловживання матері наркотиками чи курінням під час вагітності; молодий вік матері (19 років і молодший); зловживання курінням няні, яка доглядає дитину (1 пачка цигарок на день або більше); діти, які регулярно засипають обличчям вниз і яких не укладають на спину; недоношені (гестаційний вік менше 37 тижнів) або народжені з недостатньою масою тіла (нижче 10-го перцентилю від гестаційного віку); при сумісному прийомі препаратів, що пригнічують вплив на ЦНС. До складу препарату входять допоміжні речовини метилпарабензол та пропілпарабензол, які можуть спричинити алергічні реакції, у т.ч. уповільненого типу. Вплив на здатність до керування автотранспортом та управління механізмами При об'єктивній оцінці здатності до керування автотранспортом та роботи з механізмами достовірно не виявлено будь-яких небажаних явищ при застосуванні препарату Зодак у рекомендованих дозах. Однак пацієнтам з проявами сонливості на фоні прийому препарату в період лікування доцільно утримуватися від керування автомобілем, занять потенційно небезпечними видами діяльності або керуванням механізмами, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. активна речовина: цетиризину дигідрохлорид 10,00 мг; ядро: лактози моногідрат, крохмаль кукурудзяний, повідон 30, магнію стеарат; оболонка: гіпромелоза 2910/5, макрогол-6000, тальк, титану діоксид, симетикону емульсія SE 4. По 7 або 10 таблеток у PVC/PVDC/A1 блістер. Кожен блістер по 7 таблеток; по 1,3, 6, 9 або 10 блістерів по 10 таблеток разом з інструкцією із застосування в картонну пачку.Опис лікарської формиДовгаватої форми таблетки, покриті плівковою оболонкою, білого або майже білого кольору, з ризиком для поділу з одного боку.Фармакотерапевтична групаБлокатор гістамінових Н1-рецепторів. Протиалергічний препарат.ФармакокінетикаФармакокінетичні параметри цетиризину при його застосуванні в дозах від 5 мг до 60 мг змінюються лінійно. Всмоктування Після прийому внутрішньо цетиризин швидко і добре всмоктується із ШКТ. Cmax досягається приблизно через 30-60 хв і становить 300 нг/мл. Різні фармакокінетичні параметри, такі як Cmax та AUC мають однорідний характер. Прийом їжі не істотно впливає на величину абсорбції, проте в цьому випадку швидкість всмоктування незначно знижується. Біодоступність різних лікарських форм цетиризину (розчин, капсули, таблетки) можна порівняти. Розподіл Зв'язування з білками плазми становить приблизно 93±0.3%. Величина Vd низька (0.5 л/кг), препарат внутрішньо клітини не проникає. Препарат не проникає через гематоенцефалічний бар'єр. Виділяється із грудним молоком. Метаболізм Цетиризин слабо метаболізується у печінці з утворенням неактивного метаболіту. При застосуванні дози 10 мг протягом 10 днів накопичення препарату не спостерігається. Виведення Після одноразового прийому разової дози величина T1/2 становить близько 10 год. 70% дози виводиться нирками переважно у незміненому вигляді. Розмір системного кліренсу становить близько 54 мл/хв. Фармакокінетика в особливих клінічних випадках У дітей віком від 6 до 12 років T1/2 становить 6 год, у віці від 2 до 6 років - 5 год, у віці від 6 місяців до 2 років знижений до 3.1 год. У 16 літніх пацієнтів при одноразовому прийомі препарату в дозі 10 мг Т1/2 був вищим на 50%, а кліренс був нижчим на 40% порівняно з пацієнтами молодшого віку. Зниження кліренсу цетиризину у літніх пацієнтів, ймовірно, пов'язане зі зменшенням функції нирок у даної категорії пацієнтів. У пацієнтів з нирковою недостатністю легкого ступеня тяжкості (КК >40 мл/хв) фармакокінетичні параметри подібні до здорових добровольців з нормальною функцією нирок. У пацієнтів з нирковою недостатністю середнього ступеня тяжкості (КК нижче 11-31 мл/хв) та у пацієнтів, які перебувають на гемодіалізі (КК) У пацієнтів із хронічними захворюваннями печінки (гепатоцелюлярним, холестатичним та біліарним цирозом) при одноразовому прийомі препарату у дозі 10 або 20 мг Т1/2 збільшується приблизно на 50%, а кліренс знижується на 40% порівняно зі здоровими добровольцями. Корекція дози необхідна лише у випадку, якщо у пацієнта з печінковою недостатністю є супутня ниркова недостатність.ФармакодинамікаЦетиризин є метаболітом гідроксизину, відноситься до групи конкурентних антагоністів гістаміну, блокує гістамінові Н1-рецептори, практично не чинить антихолінергічної та антисеротонінової дії. Має виражену протиалергічну дію, попереджає розвиток і полегшує перебіг алергічних реакцій: у дозі 10 мг 1 або 2 рази на добу інгібує пізню фазу агрегації еозинофілів у шкірі та кон'юнктиві пацієнтів, схильних до атопії. Має протисвербіжний і протиексудативний ефект. Впливає ранню стадію алергічних реакцій, і навіть зменшує міграцію клітин запалення; пригнічує виділення медіаторів, що у пізньої алергічної реакції. Зменшує проникність капілярів, запобігає розвитку набряку тканин, знімає спазм гладкої мускулатури. Усуває реакцію шкіри на введення гістаміну, специфічних алергенів, а також на охолодження (при холодовій кропив'янці). У терапевтичних дозах практично не має седативного ефекту. З огляду на курсового прийому толерантність не розвивається. Дія препарату починається через 20 хв у 50% хворих, через 1 год у 95% хворих та зберігається протягом 24 год. Клінічна ефективність та безпека Дослідження за участю здорових добровольців показали, що цетиризин у дозах 5 або 10 мг значно інгібує реакцію у вигляді висипу та почервоніння на введення у шкіру гістаміну у високій концентрації, проте кореляція з ефективністю не встановлена. У 6-тижневому плацебо-контрольованому дослідженні за участю 186 пацієнтів з алергічним ринітом та супутньою бронхіальною астмою легкої та середньотяжкої течії, показано, що прийом цетиризину в дозі 10 мг 1 раз на добу зменшує симптоми риніту та не впливає на функцію легень. Результати цього дослідження підтверджують безпеку застосування цетиризину у пацієнтів, які страждають на алергію та бронхіальну астму легкої та середньотяжкої течії. У плацебо-контрольованому дослідженні показано, що прийом цетиризину в дозі 60 мг на добу протягом 7 днів не викликав клінічно значущого подовження інтервалу QT. Прийом цетиризину в рекомендованій дозі показав поліпшення якості життя пацієнтів з цілорічним та сезонним алергічними ринітами. Діти У 35-денному дослідженні за участю пацієнтів віком 5-12 років не виявлено ознак несприйнятливості до антигістамінного ефекту цетиризину. Нормальна реакція шкіри на гістамін відновлювалася протягом 3 днів після відміни препарату при його неодноразовому застосуванні. У 7-денному плацебо-контрольованому дослідженні цетиризину у лікарській формі сироп за участю 42 пацієнтів віком від 6 до 11 місяців продемонстровано безпеку застосування препарату. Цетиризин призначався у дозі 0.25 мг/кг 2 рази на добу, що приблизно відповідало 4.5 мг на добу (діапазон доз становив від 3.4 до 6.2 мг на добу). Застосування у дітей віком від 6 до 12 місяців можливе лише за призначенням лікаря та під суворим медичним контролем.Показання до застосуванняПігулки сезонний та цілорічний алергічний риніт та кон'юнктивіт; сверблячі алергічні дерматози; поліноз (сінна лихоманка); кропив'янка (в т.ч. хронічна ідіопатична); набряк Квінке. Краплі Дорослим та дітям віком 6 місяців і старше для полегшення: назальних та очних симптомів цілорічного (персистуючого) та сезонного (інтермітуючого) алергічного риніту та алергічного кон'юнктивіту (свербежу, чхання, закладеності носа, ринореї, сльозотечі, гіперемії кон'юнктиви); симптомів хронічної ідіопатичної кропив'янки.Протипоказання до застосуванняПігулки термінальна стадія ниркової недостатності (КК спадкова непереносимість галактози, недостатність лактази або синдром глюкозо-галактозної мальабсорбції; дитячий вік до 6 років; вагітність; період лактації; - підвищена чутливість до компонентів препарату. З обережністю слід призначати препарат при хронічній нирковій недостатності середнього та тяжкого ступеня тяжкості (потрібна корекція режиму дозування); хронічні захворювання печінки (гепатоцелюлярний, холестатичний або біліарний цироз печінки) (корекція дози потрібна лише при супутньому зниженні ШКФ); пацієнтам похилого віку (можливе зниження клубочкової фільтрації). Краплі термінальна стадія ниркової недостатності (КК дитячий вік до 6 місяців (через обмеженість даних щодо ефективності та безпеки); вагітність; підвищена чутливість до цетиризину, гідроксизину або похідних піперазину, а також до інших компонентів препарату. З обережністю слід призначати препарат при хронічній нирковій недостатності (КК >10 мл/хв, потрібна корекція режиму дозування); епілепсії та підвищеної судомної готовності; пацієнтам із сприятливими факторами до затримки сечі (ураження спинного мозку, гіперплазія передміхурової залози); пацієнтам похилого віку (при віковому зниженні ШКФ); дітям віком до 1 року; у період грудного вигодовування.Вагітність та лактаціяВагітність При аналізі проспективних даних більш ніж 700 випадків результатів вагітності не виявлено випадків формування вад розвитку, ембріональної та неонатальної токсичності з чітким причинно-наслідковим зв'язком. Експериментальні дослідження на тваринах не виявили жодних прямих або непрямих несприятливих ефектів цетиризину на плід, що розвивається (в т.ч. у постнатальному періоді), перебіг вагітності та постнатальний розвиток. Адекватних та строго контрольованих клінічних досліджень щодо безпеки застосування препарату під час вагітності не проводилося, тому препарат Зодак не слід застосовувати при вагітності. Грудне годування Цетиризин виділяється з грудним молоком у кількості від 25% до 90% концентрації препарату у плазмі крові залежно від часу після призначення. У період грудного вигодовування застосовують після консультації з лікарем, якщо передбачувана користь матері перевищує потенційний ризик для дитини. Фертильність Доступні дані щодо впливу на фертильність людини обмежені, проте негативного впливу на фертильність не виявлено. Таблетки протипоказано застосовувати у дітей віком до 6 років. Препарат у формі крапель протипоказаний до застосування у дітей віком до 6 місяців (через обмеженість даних щодо ефективності та безпеки). З обережністю слід призначати краплі Зодак® дітям до 1 року.Побічна діяДані, отримані у клінічних дослідженнях Огляд Результати клінічних досліджень продемонстрували, що застосування цетиризину в рекомендованих дозах призводить до розвитку незначних небажаних ефектів з боку ЦНС, включаючи сонливість, стомлюваність, запаморочення та біль голови. У деяких випадках було зареєстровано парадоксальну стимуляцію ЦНС. Незважаючи на те, що цетиризин є селективним блокатором периферичних Н1-рецепторів і практично не має антихолінергічної дії, повідомлялося про поодинокі випадки утруднення сечовипускання, порушення акомодації та сухості в роті. Повідомлялося про порушення функції печінки, що супроводжуються підвищенням активності печінкових ферментів та білірубіну. Найчастіше небажані явища дозволялися після припинення прийому цетиризину дигідрохлориду. Перелік небажаних побічних реакцій Є дані, отримані в ході подвійних сліпих контрольованих клінічних досліджень, спрямованих на порівняння цетиризину та плацебо або інших антигістамінних препаратів, що застосовуються у рекомендованих дозах (10 мг 1 раз на добу для цетиризину) більш ніж у 3200 пацієнтів, на підставі яких можна провести достовірний аналіз даних із безпеки. Згідно з результатами об'єднаного аналізу, у плацебо-контрольованих дослідженнях при застосуванні цетиризину в дозі 10 мг було виявлено такі небажані реакції з частотою 1% або вище: Небажані реакції (термінологія ВООЗ) Цетиризин 10 мг (n=3260) Плацебо (n=3061) Загальні порушення та порушення у місці введення Стомлюваність 1.63% 0.95% З боку нервової системи Запаморочення 1.10% 0.98% Головний біль 7.42% 8.07% З боку травної системи Біль в животі 0.98% 1.08% Сухість в роті 2.09% 0.82% Нудота 1.07% 1.14% Порушення психіки Сонливість 9.63% 5% З боку дихальної системи Фарингіт 1.29% 1.34% Хоча частота випадків сонливості у групі цетиризину була вищою, ніж така у групі плацебо, в більшості випадків це небажане явище було легким або помірним ступенем тяжкості. Під час об'єктивної оцінки, проведеної в рамках інших досліджень, було підтверджено, що застосування цетиризину в рекомендованій добовій дозі у здорових молодих добровольців не впливає на їхню повсякденну активність. Діти У плацебо-контрольованих дослідженнях у дітей віком від 6 місяців до 12 років були виявлені такі небажані реакції з частотою 1% і вище: Небажані реакції (термінологія ВООЗ) Цетиризин (n=1656) Плацебо (n=1294) З боку травної системи Діарея 1.0% 0.6% Порушення психіки Сонливість 1.8% 1.4% З боку дихальної системи Риніт 1.4% 1.1% Загальні порушення та порушення у місці введення Стомлюваність 1.0% 0.3% Досвід постреєстраційного застосування Крім небажаних явищ, виявлених у ході клінічних досліджень та описаних вище, у рамках післяреєстраційного застосування препарату спостерігалися небажані реакції, подані нижче. На підставі даних післяреєстраційного застосування препарату небажані явища розділені за класами системи органів MedDRA та частотою розвитку. Частота розвитку небажаних явищ визначалася таким чином: дуже часто (>1/10), часто (>1/100,1/1000,1/10 000, З боку системи кровотворення: дуже рідко – тромбоцитопенія. З боку імунної системи: рідко – реакції гіперчутливості; дуже рідко – анафілактичний шок. Порушення психіки: нечасто – збудження; рідко – агресія, сплутаність свідомості, депресія, галюцинації, порушення сну; дуже рідко – тик; частота невідома – суїцидальні ідеї. З боку нервової системи: нечасто – парестезії; рідко – судоми; дуже рідко - збочення смаку, дискінезія, дистонія, непритомність, тремор; частота невідома – порушення пам'яті, в т.ч. амнезія. З боку органу зору: дуже рідко – порушення акомодації, нечіткість зору, ністагм. З боку органів слуху: частота невідома – вертиго. З боку серцево-судинної системи: рідко – тахікардія. З боку травної системи: нечасто – діарея; рідко – зміна функціональних печінкових проб (підвищення активності трансаміназ, ЛФ, ГГТ та білірубіну); частота невідома – підвищення апетиту. З боку шкіри та підшкірних тканин: нечасто - шкірний висип, свербіж шкіри; рідко – кропив'янка; дуже рідко – ангіоневротичний набряк, стійка лікарська еритема. З боку сечовидільної системи: дуже рідко – дизурія, енурез; частота невідома – затримка сечі. Загальні розлади: нечасто – астенія, нездужання; рідко – периферичні набряки, підвищення маси тіла. Оповіщення про побічні реакції Велике значення має система оповіщення про підозрювані побічні реакції після реєстрації лікарського препарату. Це дозволяє вести безперервний моніторинг співвідношення користь/ризик лікарського препарату.Взаємодія з лікарськими засобамиНе встановлено клінічно значущої взаємодії цетиризину коїться з іншими лікарськими засобами. На підставі результатів проведених досліджень лікарської взаємодії цетиризину, зокрема досліджень взаємодії з псевдоефедрином або теофіліном у дозі 400 мг на добу, клінічно значущої взаємодії не встановлено. Одночасне застосування цетиризину з етанолом та препаратами, що пригнічують ЦНС, може сприяти подальшому зниженню концентрації уваги та швидкості реакцій, хоча цетиризин не посилює ефект етанолу (при його концентрації в крові 0.5 г/л).Спосіб застосування та дозиВсередину. Таблетки рекомендується запивати склянкою води. Дорослим 10 мг (1 таблетка) 1 раз на добу. Окремі групи пацієнтів Пацієнти похилого віку Немає необхідності у зниженні дозування у пацієнтів похилого віку, якщо функція нирок не порушена. Пацієнти з нирковою недостатністю Оскільки Зодак® виводиться з організму переважно нирками, при неможливості альтернативного лікування пацієнтам з нирковою недостатністю режим дозування препарату слід коригувати залежно від функції нирок (величини кліренсу креатиніну КК). Кліренс креатиніну (КК) для чоловіків можна розрахувати, виходячи з концентрації сироваткового креатиніну, за такою формулою: КК (мл/хв) = [140 - вік (роки)] х маса тіла (кг) / 72 х ККсироват (мг/дл) КК для жінок можна розрахувати, помноживши отримане значення коефіцієнт 0,85. Дозування у дорослих пацієнтів із нирковою недостатністю Ниркова недостатність КК (мл/хв) Режим дозування Норма ≥80 10 мг/добу Легка 50-79 10 мг/добу Середня 30-49 5 мг/добу Важка 10-29 5 мг за день Термінальна стадія – пацієнти, які перебувають на діалізі < 10 прийом препарату протипоказаний Пацієнти з порушенням функції печінки Пацієнтам з порушенням функції печінки корекції режиму дозування не потрібно. У пацієнтів з порушенням функції печінки та функції нирок рекомендується корекція дозування (див. таблицю вище). Діти Діти від 6 до 12 років 5 мг (1/2 таблетки) двічі на день Діти старше 12 років 10 мг (1 таблетка) раз на добу. Іноді початкова доза 5 мг (1/2 таблетки) може бути достатньою, якщо це дозволяє досягти задовільного контролю симптомів. Дітям з нирковою недостатністю дозу коригують з урахуванням КК та маси тіла.ПередозуванняКлінічна картина, що спостерігається під час передозування цетиризину, була обумовлена його впливом на ЦНС. Симптоми: після одноразового прийому цетиризину в дозі 50 мг спостерігалася наступна клінічна картина - сплутаність свідомості, запаморочення, сонливість, загальмованість, ступор, слабкість, занепокоєння, підвищена дратівливість, седативний ефект, підвищена стомлюваність, нездужання, головний біль тремор, затримка сечовипускання, сухість у роті, діарея, запор. Лікування: відразу після прийому препарату необхідно провести промивання шлунка або стимулювати блювання. Рекомендується призначення активованого вугілля, проведення симптоматичної та підтримуючої терапії. Специфічний антидот невідомий. Гемодіаліз неефективний.Запобіжні заходи та особливі вказівкиПацієнтам з порушенням функції нирок, печінки та пацієнтам похилого віку необхідно перед прийомом препарату проконсультуватися з лікарем. У пацієнтів з пошкодженням спинного мозку, гіперплазією передміхурової залози, а також за наявності інших факторів, що привертають до затримки сечі, потрібно дотримання обережності, т.к. цетиризин може збільшувати ризик затримки сечі. Рекомендовано бути обережними при застосуванні цетиризину одночасно з алкоголем, хоча в терапевтичних дозах не зазначено клінічно значущої взаємодії з етанолом (при концентрації етанолу в крові 0.5 г/л). Обережність слід дотримуватися у пацієнтів з епілепсією та підвищеною судомною готовністю. Перед призначенням алергологічних проб рекомендований триденний "відмивний" період з огляду на те, що блокатори гістамінових Н1-рецепторів інгібують розвиток шкірних алергічних реакцій. Використання у педіатрії Зважаючи на потенційний пригнічуючий вплив на ЦНС, слід дотримуватися обережності при призначенні препарату Зодак® дітям віком до 1 року за наявності наступних факторів ризику виникнення синдрому раптової дитячої смерті, таких, як (але не обмежуючись цим списком): синдром апное уві сні або синдром раптової дитячої смерті дітей грудного віку у брата чи сестри; зловживання матері наркотиками чи курінням під час вагітності; молодий вік матері (19 років і молодший); зловживання курінням няні, яка доглядає дитину (1 пачка цигарок на день або більше); діти, які регулярно засипають обличчям вниз і яких не укладають на спину; недоношені (гестаційний вік менше 37 тижнів) або народжені з недостатньою масою тіла (нижче 10-го перцентилю від гестаційного віку); при сумісному прийомі препаратів, що пригнічують вплив на ЦНС. До складу препарату входять допоміжні речовини метилпарабензол та пропілпарабензол, які можуть спричинити алергічні реакції, у т.ч. уповільненого типу. Вплив на здатність до керування автотранспортом та управління механізмами При об'єктивній оцінці здатності до керування автотранспортом та роботи з механізмами достовірно не виявлено будь-яких небажаних явищ при застосуванні препарату Зодак у рекомендованих дозах. Однак пацієнтам з проявами сонливості на фоні прийому препарату в період лікування доцільно утримуватися від керування автомобілем, занять потенційно небезпечними видами діяльності або керуванням механізмами, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаКраплі - 1 мл: активна речовина: цетиризину дигідрохлорид – 10 мг; допоміжні речовини: метилпарагідроксибензоат; пропілпарагідроксибензоат; гліцерол; пропіленгліколь; натрію сахаринат дигідрат; натрію ацетат тригідрат; оцтова кислота крижана; вода очищена. По 20 мл у флаконі з темного скла, закупореному пробкою-крапельницею і забезпеченим кришкою із захистом від розтину дітьми. Кожен флакон разом з інструкцією із застосування поміщають у картонну пачку.Опис лікарської формиПрозорий, від безбарвного до світло-жовтого розчину.Фармакотерапевтична групаБлокатор гістамінових Н1-рецепторів. Протиалергічний препарат.ФармакокінетикаФармакокінетичні параметри цетиризину при його застосуванні в дозах від 5 мг до 60 мг змінюються лінійно. Всмоктування Після прийому внутрішньо цетиризин швидко і добре всмоктується із ШКТ. Cmax досягається приблизно через 30-60 хв і становить 300 нг/мл. Різні фармакокінетичні параметри, такі як Cmax та AUC мають однорідний характер. Прийом їжі не істотно впливає на величину абсорбції, проте в цьому випадку швидкість всмоктування незначно знижується. Біодоступність різних лікарських форм цетиризину (розчин, капсули, таблетки) можна порівняти. Розподіл Зв'язування з білками плазми становить приблизно 93±0.3%. Величина Vd низька (0.5 л/кг), препарат внутрішньо клітини не проникає. Препарат не проникає через гематоенцефалічний бар'єр. Виділяється із грудним молоком. Метаболізм Цетиризин слабо метаболізується у печінці з утворенням неактивного метаболіту. При застосуванні дози 10 мг протягом 10 днів накопичення препарату не спостерігається. Виведення Після одноразового прийому разової дози величина T1/2 становить близько 10 год. 70% дози виводиться нирками переважно у незміненому вигляді. Розмір системного кліренсу становить близько 54 мл/хв. Фармакокінетика в особливих клінічних випадках У дітей віком від 6 до 12 років T1/2 становить 6 год, у віці від 2 до 6 років - 5 год, у віці від 6 місяців до 2 років знижений до 3.1 год. У 16 літніх пацієнтів при одноразовому прийомі препарату в дозі 10 мг Т1/2 був вищим на 50%, а кліренс був нижчим на 40% порівняно з пацієнтами молодшого віку. Зниження кліренсу цетиризину у літніх пацієнтів, ймовірно, пов'язане зі зменшенням функції нирок у даної категорії пацієнтів. У пацієнтів з нирковою недостатністю легкого ступеня тяжкості (КК >40 мл/хв) фармакокінетичні параметри подібні до здорових добровольців з нормальною функцією нирок. У пацієнтів з нирковою недостатністю середнього ступеня тяжкості (КК нижче 11-31 мл/хв) та у пацієнтів, які перебувають на гемодіалізі (КК) У пацієнтів із хронічними захворюваннями печінки (гепатоцелюлярним, холестатичним та біліарним цирозом) при одноразовому прийомі препарату у дозі 10 або 20 мг Т1/2 збільшується приблизно на 50%, а кліренс знижується на 40% порівняно зі здоровими добровольцями. Корекція дози необхідна лише у випадку, якщо у пацієнта з печінковою недостатністю є супутня ниркова недостатність.ФармакодинамікаЦетиризин є метаболітом гідроксизину, відноситься до групи конкурентних антагоністів гістаміну, блокує гістамінові Н1-рецептори, практично не чинить антихолінергічної та антисеротонінової дії. Має виражену протиалергічну дію, попереджає розвиток і полегшує перебіг алергічних реакцій: у дозі 10 мг 1 або 2 рази на добу інгібує пізню фазу агрегації еозинофілів у шкірі та кон'юнктиві пацієнтів, схильних до атопії. Має протисвербіжний і протиексудативний ефект. Впливає ранню стадію алергічних реакцій, і навіть зменшує міграцію клітин запалення; пригнічує виділення медіаторів, що у пізньої алергічної реакції. Зменшує проникність капілярів, запобігає розвитку набряку тканин, знімає спазм гладкої мускулатури. Усуває реакцію шкіри на введення гістаміну, специфічних алергенів, а також на охолодження (при холодовій кропив'янці). У терапевтичних дозах практично не має седативного ефекту. З огляду на курсового прийому толерантність не розвивається. Дія препарату починається через 20 хв у 50% хворих, через 1 год у 95% хворих та зберігається протягом 24 год. Клінічна ефективність та безпека Дослідження за участю здорових добровольців показали, що цетиризин у дозах 5 або 10 мг значно інгібує реакцію у вигляді висипу та почервоніння на введення у шкіру гістаміну у високій концентрації, проте кореляція з ефективністю не встановлена. У 6-тижневому плацебо-контрольованому дослідженні за участю 186 пацієнтів з алергічним ринітом та супутньою бронхіальною астмою легкої та середньотяжкої течії, показано, що прийом цетиризину в дозі 10 мг 1 раз на добу зменшує симптоми риніту та не впливає на функцію легень. Результати цього дослідження підтверджують безпеку застосування цетиризину у пацієнтів, які страждають на алергію та бронхіальну астму легкої та середньотяжкої течії. У плацебо-контрольованому дослідженні показано, що прийом цетиризину в дозі 60 мг на добу протягом 7 днів не викликав клінічно значущого подовження інтервалу QT. Прийом цетиризину в рекомендованій дозі показав поліпшення якості життя пацієнтів з цілорічним та сезонним алергічними ринітами. Діти У 35-денному дослідженні за участю пацієнтів віком 5-12 років не виявлено ознак несприйнятливості до антигістамінного ефекту цетиризину. Нормальна реакція шкіри на гістамін відновлювалася протягом 3 днів після відміни препарату при його неодноразовому застосуванні. У 7-денному плацебо-контрольованому дослідженні цетиризину у лікарській формі сироп за участю 42 пацієнтів віком від 6 до 11 місяців продемонстровано безпеку застосування препарату. Цетиризин призначався у дозі 0.25 мг/кг 2 рази на добу, що приблизно відповідало 4.5 мг на добу (діапазон доз становив від 3.4 до 6.2 мг на добу). Застосування у дітей віком від 6 до 12 місяців можливе лише за призначенням лікаря та під суворим медичним контролем.Показання до застосуванняПігулки сезонний та цілорічний алергічний риніт та кон'юнктивіт; сверблячі алергічні дерматози; поліноз (сінна лихоманка); кропив'янка (в т.ч. хронічна ідіопатична); набряк Квінке. Краплі Дорослим та дітям віком 6 місяців і старше для полегшення: назальних та очних симптомів цілорічного (персистуючого) та сезонного (інтермітуючого) алергічного риніту та алергічного кон'юнктивіту (свербежу, чхання, закладеності носа, ринореї, сльозотечі, гіперемії кон'юнктиви); симптомів хронічної ідіопатичної кропив'янки.Протипоказання до застосуванняПігулки термінальна стадія ниркової недостатності (КК спадкова непереносимість галактози, недостатність лактази або синдром глюкозо-галактозної мальабсорбції; дитячий вік до 6 років; вагітність; період лактації; - підвищена чутливість до компонентів препарату. З обережністю слід призначати препарат при хронічній нирковій недостатності середнього та тяжкого ступеня тяжкості (потрібна корекція режиму дозування); хронічні захворювання печінки (гепатоцелюлярний, холестатичний або біліарний цироз печінки) (корекція дози потрібна лише при супутньому зниженні ШКФ); пацієнтам похилого віку (можливе зниження клубочкової фільтрації). Краплі термінальна стадія ниркової недостатності (КК дитячий вік до 6 місяців (через обмеженість даних щодо ефективності та безпеки); вагітність; підвищена чутливість до цетиризину, гідроксизину або похідних піперазину, а також до інших компонентів препарату. З обережністю слід призначати препарат при хронічній нирковій недостатності (КК >10 мл/хв, потрібна корекція режиму дозування); епілепсії та підвищеної судомної готовності; пацієнтам із сприятливими факторами до затримки сечі (ураження спинного мозку, гіперплазія передміхурової залози); пацієнтам похилого віку (при віковому зниженні ШКФ); дітям віком до 1 року; у період грудного вигодовування.Вагітність та лактаціяВагітність При аналізі проспективних даних більш ніж 700 випадків результатів вагітності не виявлено випадків формування вад розвитку, ембріональної та неонатальної токсичності з чітким причинно-наслідковим зв'язком. Експериментальні дослідження на тваринах не виявили жодних прямих або непрямих несприятливих ефектів цетиризину на плід, що розвивається (в т.ч. у постнатальному періоді), перебіг вагітності та постнатальний розвиток. Адекватних та строго контрольованих клінічних досліджень щодо безпеки застосування препарату під час вагітності не проводилося, тому препарат Зодак не слід застосовувати при вагітності. Грудне годування Цетиризин виділяється з грудним молоком у кількості від 25% до 90% концентрації препарату у плазмі крові залежно від часу після призначення. У період грудного вигодовування застосовують після консультації з лікарем, якщо передбачувана користь матері перевищує потенційний ризик для дитини. Фертильність Доступні дані щодо впливу на фертильність людини обмежені, проте негативного впливу на фертильність не виявлено. Таблетки протипоказано застосовувати у дітей віком до 6 років. Препарат у формі крапель протипоказаний до застосування у дітей віком до 6 місяців (через обмеженість даних щодо ефективності та безпеки). З обережністю слід призначати краплі Зодак® дітям до 1 року.Побічна діяДані, отримані у клінічних дослідженнях Огляд Результати клінічних досліджень продемонстрували, що застосування цетиризину в рекомендованих дозах призводить до розвитку незначних небажаних ефектів з боку ЦНС, включаючи сонливість, стомлюваність, запаморочення та біль голови. У деяких випадках було зареєстровано парадоксальну стимуляцію ЦНС. Незважаючи на те, що цетиризин є селективним блокатором периферичних Н1-рецепторів і практично не має антихолінергічної дії, повідомлялося про поодинокі випадки утруднення сечовипускання, порушення акомодації та сухості в роті. Повідомлялося про порушення функції печінки, що супроводжуються підвищенням активності печінкових ферментів та білірубіну. Найчастіше небажані явища дозволялися після припинення прийому цетиризину дигідрохлориду. Перелік небажаних побічних реакцій Є дані, отримані в ході подвійних сліпих контрольованих клінічних досліджень, спрямованих на порівняння цетиризину та плацебо або інших антигістамінних препаратів, що застосовуються у рекомендованих дозах (10 мг 1 раз на добу для цетиризину) більш ніж у 3200 пацієнтів, на підставі яких можна провести достовірний аналіз даних із безпеки. Згідно з результатами об'єднаного аналізу, у плацебо-контрольованих дослідженнях при застосуванні цетиризину в дозі 10 мг було виявлено такі небажані реакції з частотою 1% або вище: Небажані реакції (термінологія ВООЗ) Цетиризин 10 мг (n=3260) Плацебо (n=3061) Загальні порушення та порушення у місці введення Стомлюваність 1.63% 0.95% З боку нервової системи Запаморочення 1.10% 0.98% Головний біль 7.42% 8.07% З боку травної системи Біль в животі 0.98% 1.08% Сухість в роті 2.09% 0.82% Нудота 1.07% 1.14% Порушення психіки Сонливість 9.63% 5% З боку дихальної системи Фарингіт 1.29% 1.34% Хоча частота випадків сонливості у групі цетиризину була вищою, ніж така у групі плацебо, в більшості випадків це небажане явище було легким або помірним ступенем тяжкості. Під час об'єктивної оцінки, проведеної в рамках інших досліджень, було підтверджено, що застосування цетиризину в рекомендованій добовій дозі у здорових молодих добровольців не впливає на їхню повсякденну активність. Діти У плацебо-контрольованих дослідженнях у дітей віком від 6 місяців до 12 років були виявлені такі небажані реакції з частотою 1% і вище: Небажані реакції (термінологія ВООЗ) Цетиризин (n=1656) Плацебо (n=1294) З боку травної системи Діарея 1.0% 0.6% Порушення психіки Сонливість 1.8% 1.4% З боку дихальної системи Риніт 1.4% 1.1% Загальні порушення та порушення у місці введення Стомлюваність 1.0% 0.3% Досвід постреєстраційного застосування Крім небажаних явищ, виявлених у ході клінічних досліджень та описаних вище, у рамках післяреєстраційного застосування препарату спостерігалися небажані реакції, подані нижче. На підставі даних післяреєстраційного застосування препарату небажані явища розділені за класами системи органів MedDRA та частотою розвитку. Частота розвитку небажаних явищ визначалася таким чином: дуже часто (>1/10), часто (>1/100,1/1000,1/10 000, З боку системи кровотворення: дуже рідко – тромбоцитопенія. З боку імунної системи: рідко – реакції гіперчутливості; дуже рідко – анафілактичний шок. Порушення психіки: нечасто – збудження; рідко – агресія, сплутаність свідомості, депресія, галюцинації, порушення сну; дуже рідко – тик; частота невідома – суїцидальні ідеї. З боку нервової системи: нечасто – парестезії; рідко – судоми; дуже рідко - збочення смаку, дискінезія, дистонія, непритомність, тремор; частота невідома – порушення пам'яті, в т.ч. амнезія. З боку органу зору: дуже рідко – порушення акомодації, нечіткість зору, ністагм. З боку органів слуху: частота невідома – вертиго. З боку серцево-судинної системи: рідко – тахікардія. З боку травної системи: нечасто – діарея; рідко – зміна функціональних печінкових проб (підвищення активності трансаміназ, ЛФ, ГГТ та білірубіну); частота невідома – підвищення апетиту. З боку шкіри та підшкірних тканин: нечасто - шкірний висип, свербіж шкіри; рідко – кропив'янка; дуже рідко – ангіоневротичний набряк, стійка лікарська еритема. З боку сечовидільної системи: дуже рідко – дизурія, енурез; частота невідома – затримка сечі. Загальні розлади: нечасто – астенія, нездужання; рідко – периферичні набряки, підвищення маси тіла. Оповіщення про побічні реакції Велике значення має система оповіщення про підозрювані побічні реакції після реєстрації лікарського препарату. Це дозволяє вести безперервний моніторинг співвідношення користь/ризик лікарського препарату.Взаємодія з лікарськими засобамиНе встановлено клінічно значущої взаємодії цетиризину коїться з іншими лікарськими засобами. На підставі результатів проведених досліджень лікарської взаємодії цетиризину, зокрема досліджень взаємодії з псевдоефедрином або теофіліном у дозі 400 мг на добу, клінічно значущої взаємодії не встановлено. Одночасне застосування цетиризину з етанолом та препаратами, що пригнічують ЦНС, може сприяти подальшому зниженню концентрації уваги та швидкості реакцій, хоча цетиризин не посилює ефект етанолу (при його концентрації в крові 0.5 г/л).Спосіб застосування та дозиВсередину. Приймати препарат слід увечері, т.к. симптоми стають більш вираженими увечері. При необхідності препарат Зодак можна запитати склянкою води. Препарат Зодак® можна приймати незалежно від їди. Дорослим 10 мг (20 крапель) 1 десь у день. Альтернативно доза може бути розділена на 2 прийоми (по 10 крапель вранці та ввечері). Діти Застосування у дітей від 6 до 12 міс можливе лише за призначенням лікаря та під суворим медичним контролем! Діти від 6 до 12 місяців - 2,5 мг (5 крапель) 1 раз на день; від 1 року до 6 років – 2,5 мг (5 крапель) 2 рази на день вранці та ввечері. Тривалість лікування не повинна перевищувати 4 тижні. Діти віком від 6 до 12 років – 10 мг (20 крапель) 1 раз на день. Тривалість лікування не повинна перевищувати 4 тижні. Альтернативно доза може бути розділена на 2 прийоми (по 10 крапель вранці та ввечері). Діти старше 12 років – 10 мг (20 крапель) 1 раз на день. Іноді початкова доза 5 мг (10 крапель) може бути достатньою, якщо це дозволяє досягти задовільного контролю симптомів. Дітям з нирковою недостатністю дозу коригують з урахуванням Cl креатиніну та маси тіла. Окремі групи пацієнтів Пацієнти похилого віку. Через можливе зниження функції нирок режим дозування препарату слід коригувати Пацієнти з нирковою недостатністю. Оскільки Зодак® виводиться з організму переважно нирками, за неможливості альтернативного лікування пацієнтам з нирковою недостатністю режим дозування препарату слід коригувати залежно від функції нирок (більшості Cl креатиніну). Cl креатиніну для чоловіків можна розрахувати виходячи з концентрації сироваткового креатиніну в плазмі за такою формулою: Cl креатиніну, мл/хв = (140 − вік, роки) × маса тіла, кг)/(72 × Cl креатиніна сиріт, мг/дл). Cl креатиніну для жінок можна розрахувати, помноживши отримане значення коефіцієнт 0,85. Пацієнти із порушенням функції печінки. У пацієнтів з порушенням функції печінки корекція режиму дозування не потрібна. У пацієнтів з порушенням функції печінки та функції нирок рекомендується корекція дозування (див. табл. 1 вище). Якщо після лікування не настає або з'являються нові симптоми, необхідно проконсультуватися з лікарем. Застосовувати препарат слід лише відповідно до того способу застосування та в тих дозах, які вказані в інструкції. Інструкція для відкриття флакона Флакон закритий кришкою із пристроєм безпеки, що перешкоджає його відкриття дітьми. Флакон відкривається при сильному натисканні кришки вниз з подальшим відкручуванням проти ходу годинної стрілки. Після використання кришку флакона необхідно знову міцно закрутити.ПередозуванняКлінічна картина, що спостерігається під час передозування цетиризину, була обумовлена його впливом на ЦНС. Симптоми: після одноразового прийому цетиризину в дозі 50 мг спостерігалася наступна клінічна картина - сплутаність свідомості, запаморочення, сонливість, загальмованість, ступор, слабкість, занепокоєння, підвищена дратівливість, седативний ефект, підвищена стомлюваність, нездужання, головний біль тремор, затримка сечовипускання, сухість у роті, діарея, запор. Лікування: відразу після прийому препарату необхідно провести промивання шлунка або стимулювати блювання. Рекомендується призначення активованого вугілля, проведення симптоматичної та підтримуючої терапії. Специфічний антидот невідомий. Гемодіаліз неефективний.Запобіжні заходи та особливі вказівкиПацієнтам з порушенням функції нирок, печінки та пацієнтам похилого віку необхідно перед прийомом препарату проконсультуватися з лікарем. У пацієнтів з пошкодженням спинного мозку, гіперплазією передміхурової залози, а також за наявності інших факторів, що привертають до затримки сечі, потрібно дотримання обережності, т.к. цетиризин може збільшувати ризик затримки сечі. Рекомендовано бути обережними при застосуванні цетиризину одночасно з алкоголем, хоча в терапевтичних дозах не зазначено клінічно значущої взаємодії з етанолом (при концентрації етанолу в крові 0.5 г/л). Обережність слід дотримуватися у пацієнтів з епілепсією та підвищеною судомною готовністю. Перед призначенням алергологічних проб рекомендований триденний "відмивний" період з огляду на те, що блокатори гістамінових Н1-рецепторів інгібують розвиток шкірних алергічних реакцій. Використання у педіатрії Зважаючи на потенційний пригнічуючий вплив на ЦНС, слід дотримуватися обережності при призначенні препарату Зодак® дітям віком до 1 року за наявності наступних факторів ризику виникнення синдрому раптової дитячої смерті, таких, як (але не обмежуючись цим списком): синдром апное уві сні або синдром раптової дитячої смерті дітей грудного віку у брата чи сестри; зловживання матері наркотиками чи курінням під час вагітності; молодий вік матері (19 років і молодший); зловживання курінням няні, яка доглядає дитину (1 пачка цигарок на день або більше); діти, які регулярно засипають обличчям вниз і яких не укладають на спину; недоношені (гестаційний вік менше 37 тижнів) або народжені з недостатньою масою тіла (нижче 10-го перцентилю від гестаційного віку); при сумісному прийомі препаратів, що пригнічують вплив на ЦНС. До складу препарату входять допоміжні речовини метилпарабензол та пропілпарабензол, які можуть спричинити алергічні реакції, у т.ч. уповільненого типу. Вплив на здатність до керування автотранспортом та управління механізмами При об'єктивній оцінці здатності до керування автотранспортом та роботи з механізмами достовірно не виявлено будь-яких небажаних явищ при застосуванні препарату Зодак у рекомендованих дозах. Однак пацієнтам з проявами сонливості на фоні прийому препарату в період лікування доцільно утримуватися від керування автомобілем, занять потенційно небезпечними видами діяльності або керуванням механізмами, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаТаблетки, покриті плівковою оболонкою, що містять діючі речовини 1 табл. активні речовини: номегестролу ацетат – 2,5 мг; естрадіолу гемігідрат – 1,55 мг (еквівалентно 1,5 мг естрадіолу). допоміжні речовини: МКЦ – 14 мг; кросповідон - 2,4 мг; тальк – 0,7 мг; магнію стеарат – 0,7 мг; кремнію діоксид колоїдний – 0,44 мг; лактози моногідрат - 57,71 мг оболонка плівкова: Opadry II білий – 1,6 мг (полівініловий спирт – 0,64 мг, титану діоксид – 0,4 мг, макрогол 3350 – 0,32 мг, тальк – 0,24 мг) Таблетки, покриті плівковою оболонкою, що не містять діючих речовин (плацебо) 1 табл. допоміжні речовини: МКЦ – 14 мг; кросповідон - 2,4 мг; тальк – 0,7 мг; магнію стеарат – 0,7 мг; кремнію діоксид колоїдний – 0,44 мг; лактози моногідрат - 61,76 мг оболонка плівкова: Opadry II жовтий – 2,4 мг (полівініловий спирт – 0,96 мг, титану діоксид – 0,58 мг, макрогол 3350 – 0,48 мг, тальк – 0,36 мг, барвник заліза оксид жовтий – 0,016 мг , барвник заліза оксид чорний - 0,00024 мг)Опис лікарської формиТаблетки, що містять діючі речовини: круглі, двоопуклі, покриті плівковою оболонкою від білого до майже білого кольору, з гравіюванням "ne" з двох сторін. Таблетки, що не містять діючі речовини (плацебо): круглі, двоопуклі, покриті плівковою оболонкою жовтого кольору, з гравіюванням «р» з двох сторін. Колір ядра на розрізі: від білого майже до білого. Пігулки, покриті плівковою оболонкою. ; По 28 табл. (24 білі табл., що містять активні речовини, та 4 жовті табл. плацебо) у блістері з ПВХ/алюмінієвої фольги. По 1 або 3 блістери разом із конвертом для блістера (або без нього), стікером з днями тижня поміщають у картонну пачку.ФармакокінетикаНомегестролу ацетат Всмоктування. Номегестролу ацетат швидко всмоктується після прийому внутрішньо. Після одноразового прийому C max у плазмі становить близько 7 нг/мл і досягається через 2 години. Абсолютна біодоступність після одноразового прийому становить 63%. Їжа не має клінічно значущого впливу на біодоступність номегестролу ацетату. Розподіл. Номегестролу ацетат активно зв'язується з альбуміном (97-98%), але не зв'язується із ГСПГ чи КСГ. Явний V ss номегестролу ацетату становить (1645±576) л. Метаболізм. Номегестрола ацетат метаболізується до декількох неактивних гідроксильних метаболітів під дією ізоферментів цитохрому Р450 печінки, в основному CYP2C8, CYP2C19, CYP3A4 та CYP3A5, також можлива участь у метаболізмі ізоферментів CYP2C8. Номегестролу ацетат та його гідроксильовані похідні зазнають вираженого метаболізму 2-ї фази з утворенням глюкуронідних та сульфатних кон'югатів. Кліренс у рівноважному стані становить 26 л/год. Виведення. T 1/2 у рівноважному стані становить 46 год (від 28 до 83 год). T 1/2 метаболітів не встановлено. Номегестрола ацетат виводиться нирками та через кишечник (приблизно 80% дози виводиться протягом 4 днів). Номегестрол ацетат практично повністю виводиться протягом 10 днів. Виведення через кишечник перевищує екскрецію нирками. Лінійність. Лінійність фармакокінетики в залежності від дози відзначалася в діапазоні 0,625-5 мг (оцінювали у жінок репродуктивного та постменопаузного віку). Рівноважний стан. ГСПГ не впливає на фармакокінетику номегестролу ацетату. Рівноважний стан досягається через 5 днів. Середня Css складає 4 нг/мл. C max номегестролу ацетату в плазмі становить близько 12 нг/мл і досягається через 1,5 години після прийому препарату. Взаємодія. In vitro номегестролу ацетат не має істотної індукуючої або інгібуючої дії на ізоферменти цитохрому Р450 і не взаємодіє з глікопротеїном Р. Естрадіол (Е2) Всмоктування. 17β-естрадіол піддається вираженому метаболізму при першому проходженні через печінку після прийому внутрішньо. Абсолютна біодоступність становить приблизно 1%. Прийом їжі не надає клінічно значущого впливу на біодоступність Е2. Розподіл. Розподіл екзогенного та ендогенного Е2 подібний. Естрогени активно розподіляються по всьому організмі. Їхні концентрації зазвичай вищі в органах-мішенях статевих гормонів. У крові естрадіол зв'язується з ГСПГ (37%) та альбуміном (61%) і лише 1–2% естрадіолу циркулює у незв'язаному вигляді. Метаболізм. Екзогенний Е2 активно біотрансформується після прийому внутрішньо. Метаболізм екзогенного та ендогенного Е2 подібний. Е2 швидко перетворюється на кілька метаболітів у кишечнику та печінці (в основному на естрон), які в подальшому кон'югуються та піддаються кишково-печінковій циркуляції. Є динамічна рівновага між E2, естроном та естроном-сульфатом за рахунок активності різних ферментів, включаючи естрадіолдегідрогенази, сульфотрансферази та арилсульфатази. Окислення естрону та Е2 відбувається під дією ізоферментів цитохрому Р450, в основному CYP1A2, CYP1A2 (поза печінкою), CYP3A4, CYP3A5, CYP1B1 та CYP2C9. Виведення. Е2 швидко виводиться із крові. За рахунок метаболізму та кишково-печінкової циркуляції є великий пул циркулюючих сульфатів та глюкуронідів естрогенів. В результаті, T 1/2 Е2, скоригований з урахуванням вихідного показника, варіює в широких межах і становить (3,6±1,5) год після внутрішньовенного введення. Рівноважний стан. C max Е2 у сироватці становить близько 90 пг/мл і досягається через 6 годин після прийому. Середня сироваткова концентрація – 50 пг/мл. Ця концентрація Е2 відповідає такій у початковій та пізній фазах менструального циклу. Особливі групи пацієнтів Діти. Фармакокінетика номегестролу ацетату (первинна мета) після одноразового прийому внутрішньо препарату Зоелі була порівнянна у здорових дівчаток-підлітків після настання менархе та дорослих жінок. Концентрація Е2 (вторинна мета) у дівчаток-підлітків у порівнянні з дорослими жінками була порівнянною протягом перших 24 годин і нижче, ніж у дорослих жінок, через 24 години. Клінічна значимість цього результату невідома. Порушення функції нирок. Вплив захворювань нирок на фармакокінетику препарату Зоелі не вивчався. Порушення функції печінки. Вплив захворювань печінки на фармакокінетику Зоелі не вивчався. Однак у пацієнтів з порушенням функції печінки можливе погіршення метаболізму статевих гормонів. Етнічні групи. Фармакокінетика препарату у представників етнічних груп спеціально не вивчалась.ФармакодинамікаНомегестрола ацетат – це високоселективний прогестаген, що є похідним природного стероїдного гормону прогестерону. Номегестрола ацетат має виражену спорідненість до людського рецептора прогестерону, має антигонадотропну активність, антиестрогенну активність, опосередковану рецепторами прогестерону, помірну антиандрогенну активність і не має естрогенної, андрогенної, глюкокортикоїдної та мінералокортикоїдної активності. До складу препарату Зоелі входить 17β-естрадіол - природний естроген, ідентичний ендогенному людському 17β-естрадіолу. На відміну від етинілестрадіолу, який входить до складу інших КОК, Е2 не має етинільної групи у 17α-положенні. При застосуванні препарату Зоелі середні концентрації Е2 можна порівняти з такими у початковій фолікулярній фазі та пізній фазі жовтого тіла менструального циклу (див."Фармакокінетика"). Контрацептивний ефект препарату Зоелі обумовлений комбінацією різних факторів, найважливішими з яких є придушення овуляції та зміна в'язкості секрету шийки матки. У двох рандомізованих відкритих порівняльних дослідженнях ефективності та безпеки більш ніж 3200 жінок у віці 18–50 років приймали препарат Зоелі протягом 13 послідовних циклів та більш ніж 1000 жінок приймали комбінацію дроспіренон (3 мг)/етинілестрадіол (30 мкг) за схемою прийому 2 7. У групі, яка приймала препарат Зоелі, про збільшення маси тіла повідомлялося у 8,6% жінок (у групі порівняння — 5,7%), про нерегулярні кровотечі відміни (переважно про відсутність таких) повідомлялося у 10,5% жінок (у групі порівняння - 0,5%), про акне повідомлялося у 15,4% жінок (у групі порівняння - 7,9%) (див. «Побічні дії»). Оцінка розвитку акне при прийомі препарату Зоелі показала, що у більшості жінок (73,1%) не спостерігалася зміна стану порівняно зі станом до початку лікування.8% жінок спостерігалося поліпшення стану та у 10,1% жінок було відзначено появу або погіршення перебігу акне. У клінічному дослідженні препарату Зоелі, проведеному в країнах ЄС, Азії та Австралії, було розраховано такі показники індексу Перля для вікової групи 18–35 років: неефективність методу — 0,4 (верхня межа 95% довірчого інтервалу 1,03); неефективність методу та помилка пацієнта – 0,38 (верхня межа 95% довірчого інтервалу 0,97).38 (верхня межа 95% довірчого інтервалу 0,97).38 (верхня межа 95% довірчого інтервалу 0,97). У клінічному дослідженні препарату Зоелі, проведеному в США, Канаді та Латинській Америці, було розраховано такі показники індексу Перля для вікової групи 18–35 років: неефективність методу – 1,22 (верхня межа 95% довірчого інтервалу 2,18); неефективність методу та помилка пацієнта – 1,16 (верхня межа 95% довірчого інтервалу 2,08). У рандомізованому відкритому дослідженні 32 жінки одержували препарат Зоелі протягом 6 циклів. Після припинення прийому Зоелі овуляція відновлювалася в середньому через 20,8 дні після останнього прийому таблетки, при цьому найбільш рання дата овуляції була зафіксована на 16-й день. Фолієва кислота є важливим вітаміном на ранніх термінах вагітності. Під час прийому препарату Зоелі концентрація фолієвої кислоти у плазмі крові не змінюється та залишається на базовому рівні протягом 6 послідовних місяців прийому препарату. У рандомізованому відкритому порівняльному дослідженні тривалістю 2 роки при прийомі препарату Зоелі жінками віком 21-35 років спостерігалася відсутність клінічно значущого ефекту препарату на мінеральну щільність кісткової тканини. Було проведено рандомізоване відкрите порівняльне багатоцентрове дослідження для оцінки впливу препарату Зоелі на параметри зсідання крові, ліпідного профілю, метаболізму вуглеводів, на функціональний стан надниркових залоз та щитовидної залози, а також на концентрацію андрогенів. 60 жінок у віці 18-50 років приймали препарат Зоелі протягом 6 послідовних циклів. У клінічних дослідженнях було встановлено, що при прийомі препарату Зоеліінсулінорезистентність та толерантність до глюкози не змінювалися, а також не було виявлено клінічно значущих ефектів на метаболізм ліпідів та гемостаз. Прийом препарату Зоелі збільшував концентрації білків-переносників тироксизв'язуючого глобуліну та кортикостероїдзв'язуючого глобуліну (КСГ). При прийомі препарату Зоелінезначно збільшувалася концентрація глобуліну,що зв'язує статеві гормони (ГСПГ), і значно зменшувалися концентрації андростендіону, дегідроепіандростерону, загального та вільного тестостерону. У клінічному дослідженні у групи жінок (n=32) після 13 циклів прийому препарату Зоелі не спостерігалися патологічні зміни при гістологічному дослідженні ендометрію.Показання до застосуванняКонтрацепція.Протипоказання до застосуванняКОК не слід застосовувати за наявності будь-якого з перелічених нижче станів/захворювань. Відсутні епідеміологічні дані про застосування КОК, що містять 17β-естрадіол, проте протипоказання до застосування препарату Зоелі відповідають протипоказанням до застосування контрацептивів, що містять етинілестрадіол. У разі виникнення будь-якого з цих станів у період застосування препарату Зоелі слід негайно припинити прийом препарату: гіперчутливість до будь-якої діючої або допоміжної речовини; тромбоз глибоких вен чи тромбоемболія легеневої артерії, зокрема. в анамнезі; артеріальні тромбози (інфаркт міокарда) чи продромальні стани (транзиторна ішемічна атака, стенокардія), у т.ч. в анамнезі; гострі порушення мозкового кровообігу, зокрема. в анамнезі; мігрень з осередковими неврологічними симптомами, зокрема. в анамнезі; виражені або множинні фактори ризику венозних або артеріальних тромбозів (такі як цукровий діабет з судинними симптомами; неконтрольована артеріальна гіпертензія; важка дисліпопротеїнемія; ожиріння (індекс маси тіла більше 30 кг/м 2 ); тривала іммобілізація; або серйозна травма, ускладнені вади серця, фібриляція передсердь, куріння старше 35 років. спадкова або набута схильність до розвитку венозного або артеріального тромбозу, наприклад резистентність активованого протеїну С, дефіцит антитромбіну III, дефіцит протеїнів С і S, гіпергомоцистеїнемія та наявність антифосфоліпідних антитіл (антитіла до кардіоліпіну, вовчаковий антико; панкреатит з тяжкою гіпертригліцеридемією, у т.ч. в анамнезі; тяжкі захворювання печінки, у т.ч. в анамнезі, до нормалізації показників функції печінки; пухлини печінки (злоякісні чи доброякісні), у т.ч. в анамнезі; відомі або передбачувані гормонозалежні злоякісні пухлини (наприклад, пухлини статевих органів або молочної залози); дефіцит лактази, непереносимість лактози, глюкозо-галактозна мальабсорбція; кровотечі із піхви неясної етіології; постменопауза; встановлена або передбачувана вагітність; період годування груддю. З обережністю (за наявності будь-яких із перелічених нижче станів/захворювань слід оцінити користь від застосування Зоелі та можливі ризики для кожної окремої жінки. Це слід обговорити з жінкою ще до того, як вона почне прийом препарату Зоелі. У випадках погіршення, загострення захворювання або виникнення будь-якого з цих станів, захворювань, факторів ризику вперше жінці слід звернутися до лікаря для вирішення питання щодо можливості подальшого застосування Зоелі: цукровий діабет без ураження судин; тяжка депресія або наявність цього захворювання в анамнезі; системна червона вовчанка; хвороба Крона; язвений коліт; порушення функції печінки; гіпертригліцеридемія, у т. ч. у сімейному анамнезі; фактори ризику ішемічної хвороби серця (ожиріння, артеріальна гіпертензія); наявність у сімейному анамнезі венозних тромбозів, артеріальної емболії у братів, сестер чи батьків у молодому віці. Вагітність та лактаціяЗастосування препарату Зоелі протипоказане під час вагітності. У разі виникнення вагітності при застосуванні препарату Зоелі слід припинити прийом препарату. У більшості епідеміологічних досліджень не було виявлено збільшення ризику розвитку вроджених вад у дітей, матері яких до вагітності приймали КОК, що містять етинілестрадіол. При випадковому прийомі на початку вагітності КОК, що містять етинілестрадіол, не було відзначено тератогенних ефектів. Є обмежений досвід застосування препарату Зоелі у вагітних жінок, що свідчить про відсутність небажаного впливу препарату на стан плода чи новонародженого. У дослідженнях комбінації номегестролу ацетат/естрадіол на лабораторних тваринах була зафіксована репродуктивна токсичність. Препарат Зоелі призначений для запобігання небажаній вагітності. Якщо жінка хоче припинити прийом препарату Зоелі, щоб завагітніти, слід взяти до уваги, що овуляція відновлюється в середньому через 20,8 дня після останнього прийому таблетки Зоелі. КОК можуть впливати лактацію, т.к. вони викликають зміну кількості та складу грудного молока. Отже, застосування КОК не рекомендується до припинення годування груддю (слід підібрати альтернативний метод контрацепції). Невеликі кількості контрацептивних статевих гормонів та/або їх метаболітів можуть виводитися з грудним молоком, проте даних про їхній небажаний вплив на здоров'я новонародженого немає.Побічна діяБезпека застосування препарату Зоелі оцінювалася протягом семи багатоцентрових клінічних досліджень тривалістю до 2 років. До цих досліджень було включено 3490 жінок віком 18–50 років (сумарно 35028 циклів). Переносимість препарату Зоелі хороша, профіль безпеки подібний до таких у інших КОК. У таблиці наведено можливі небажані ефекти, які були зареєстровані при застосуванні препарату. Частота небажаних явищ вказана у термінах – дуже часто (≥1/10); часто (<1/10, ≥1/100); нечасто (<1/100, ≥1/1000); рідко (<1/1000) відповідно до MedDRA (синоніми або супутні стани не перераховані, однак також мають бути враховані).Взаємодія з лікарськими засобамиДля виключення можливої взаємодії необхідно ознайомитись з інструкцією щодо застосування супутніх препаратів. Вплив інших лікарських засобів на препарат Зоелі: Взаємодія з пероральними контрацептивами з іншими ЛЗ, що індукують ферменти, може призвести до проривних кровотеч та/або зниження ефективності контрацепції. До лікарських препаратів, що індукують печінкові ферменти (і отже збільшують кліренс статевих гормонів) відносяться препарати, що містять фенітоїн, фенобарбітал, примідон, бозентан, карбамазепін, рифампіцин, лікарські препарати або препарати рослинного походження, що містять звіробий. лікарські препарати, що містять окскарбазепін, топірамат, фелбамат та гризеофульвін. Інгібітори протеази ВІЛ, що мають індукувальну активність (наприклад ритонавір і нелфінавір), і ненуклеозидні інгібітори зворотної транскриптази (наприклад, невірапін та ефавіренц) також можуть впливати на печінковий метаболізм. Під час супутнього прийому препаратів, що індукують мікросомальні ферменти, і протягом 28 днів після їх відміни слід скористатися бар'єрним методом контрацепції. За потреби в тривалому лікуванні препаратами, що індукують мікросомальні ферменти, необхідно розглянути використання іншого методу контрацепції. Для препарату Зоелі ;не проводилися дослідження лікарських взаємодій, проте були проведені два дослідження застосування комбінації номегестролу ацетату та E2 у більш високих дозах (номегестролу ацетат 3,75 мг + естрадіол 1,5 мг) у поєднанні з рифампіцином та у поєднанні з кетоклязолом жінок постменопаузного віку Супутній прийом рифампіцину знижує AUC 0-∞ номегестролу ацетату на 95% і збільшує AUC 0-t (last) E2 на 25%. Супутній прийом кетоконазолу (одноразова доза 200 мг) не впливає на метаболізм E2, але збільшує C max (85%) та AUC 0–∞ (115%) номегестролу ацетату, однак ці зміни не є клінічно значущими. Передбачається, що такі зміни можуть мати місце у разі застосування даних препаратів у жінок репродуктивного віку. Вплив препарату Зоелі на інші лікарські препарати Пероральні контрацептиви можуть впливати на метаболізм інших ЛЗ. З обережністю слід призначати препарат Зоелі разом із ламотриджином. Вплив препарату Зоелі на лабораторні тести: Прийом КОК може впливати на результати деяких лабораторних тестів, включаючи біохімічні показники функції печінки, щитовидної залози, надниркових залоз та нирок, концентрації транспортних білків у плазмі (наприклад, КСГ та фракції ліпідів/ліп. згортання крові та фібринолізу. Ці показники зазвичай не виходять за межі нормальних значень.Спосіб застосування та дозиВсередину, щодня, в один і той же час дня, незалежно від їди, в порядку, зазначеному на упаковці, при необхідності запиваючи невеликою кількістю води. Як слід приймати препарат Зоелі? Слід приймати 1 табл. на день протягом 28 днів поспіль. Прийом слід починати з білих таблеток, що містять діючі речовини протягом перших 24 днів, а протягом наступних 4 днів — жовті таблетки, що не містять діючі речовини (плацебо). Прийом таблеток з кожної наступної упаковки слід розпочинати наступного дня після прийому останньої таблетки з попередньої упаковки, незалежно від наявності або відсутності кровотечі відміни. Кровотеча відміни зазвичай починається через 2-3 дні після прийому останньої білої таблетки і може не припинитись до початку прийому таблеток з наступної упаковки.ПередозуванняПовторне застосування Зоелі в дозах, що в 5 разів перевищували рекомендовані, та одноразовий прийом номегестролу ацетату в дозах, що у 40 разів перевищували рекомендовані, не супроводжувалися небажаними явищами. Симптоми: можливі нудота, блювання, кров'яні виділення з піхви. Лікування: ; симптоматичне. Антидотів немає.Умови відпустки з аптекЗа рецептомВідео на цю тему
2 911,00 грн
2 647,00 грн
Склад, форма випуску та упаковкаТаблетки, покриті плівковою оболонкою, що містять діючі речовини 1 табл. активні речовини: номегестролу ацетат – 2,5 мг; естрадіолу гемігідрат – 1,55 мг (еквівалентно 1,5 мг естрадіолу). допоміжні речовини: МКЦ – 14 мг; кросповідон - 2,4 мг; тальк – 0,7 мг; магнію стеарат – 0,7 мг; кремнію діоксид колоїдний – 0,44 мг; лактози моногідрат - 57,71 мг оболонка плівкова: Opadry II білий – 1,6 мг (полівініловий спирт – 0,64 мг, титану діоксид – 0,4 мг, макрогол 3350 – 0,32 мг, тальк – 0,24 мг) Таблетки, покриті плівковою оболонкою, що не містять діючих речовин (плацебо) 1 табл. допоміжні речовини: МКЦ – 14 мг; кросповідон - 2,4 мг; тальк – 0,7 мг; магнію стеарат – 0,7 мг; кремнію діоксид колоїдний – 0,44 мг; лактози моногідрат - 61,76 мг оболонка плівкова: Opadry II жовтий – 2,4 мг (полівініловий спирт – 0,96 мг, титану діоксид – 0,58 мг, макрогол 3350 – 0,48 мг, тальк – 0,36 мг, барвник заліза оксид жовтий – 0,016 мг , барвник заліза оксид чорний - 0,00024 мг)Опис лікарської формиТаблетки, що містять діючі речовини: круглі, двоопуклі, покриті плівковою оболонкою від білого до майже білого кольору, з гравіюванням "ne" з двох сторін. Таблетки, що не містять діючі речовини (плацебо): круглі, двоопуклі, покриті плівковою оболонкою жовтого кольору, з гравіюванням «р» з двох сторін. Колір ядра на розрізі: від білого майже до білого. Пігулки, покриті плівковою оболонкою. ; По 28 табл. (24 білі табл., що містять активні речовини, та 4 жовті табл. плацебо) у блістері з ПВХ/алюмінієвої фольги. По 1 або 3 блістери разом із конвертом для блістера (або без нього), стікером з днями тижня поміщають у картонну пачку.ФармакокінетикаНомегестролу ацетат Всмоктування. Номегестролу ацетат швидко всмоктується після прийому внутрішньо. Після одноразового прийому C max у плазмі становить близько 7 нг/мл і досягається через 2 години. Абсолютна біодоступність після одноразового прийому становить 63%. Їжа не має клінічно значущого впливу на біодоступність номегестролу ацетату. Розподіл. Номегестролу ацетат активно зв'язується з альбуміном (97-98%), але не зв'язується із ГСПГ чи КСГ. Явний V ss номегестролу ацетату становить (1645±576) л. Метаболізм. Номегестрола ацетат метаболізується до декількох неактивних гідроксильних метаболітів під дією ізоферментів цитохрому Р450 печінки, в основному CYP2C8, CYP2C19, CYP3A4 та CYP3A5, також можлива участь у метаболізмі ізоферментів CYP2C8. Номегестролу ацетат та його гідроксильовані похідні зазнають вираженого метаболізму 2-ї фази з утворенням глюкуронідних та сульфатних кон'югатів. Кліренс у рівноважному стані становить 26 л/год. Виведення. T 1/2 у рівноважному стані становить 46 год (від 28 до 83 год). T 1/2 метаболітів не встановлено. Номегестрола ацетат виводиться нирками та через кишечник (приблизно 80% дози виводиться протягом 4 днів). Номегестрол ацетат практично повністю виводиться протягом 10 днів. Виведення через кишечник перевищує екскрецію нирками. Лінійність. Лінійність фармакокінетики в залежності від дози відзначалася в діапазоні 0,625-5 мг (оцінювали у жінок репродуктивного та постменопаузного віку). Рівноважний стан. ГСПГ не впливає на фармакокінетику номегестролу ацетату. Рівноважний стан досягається через 5 днів. Середня Css складає 4 нг/мл. C max номегестролу ацетату в плазмі становить близько 12 нг/мл і досягається через 1,5 години після прийому препарату. Взаємодія. In vitro номегестролу ацетат не має істотної індукуючої або інгібуючої дії на ізоферменти цитохрому Р450 і не взаємодіє з глікопротеїном Р. Естрадіол (Е2) Всмоктування. 17β-естрадіол піддається вираженому метаболізму при першому проходженні через печінку після прийому внутрішньо. Абсолютна біодоступність становить приблизно 1%. Прийом їжі не надає клінічно значущого впливу на біодоступність Е2. Розподіл. Розподіл екзогенного та ендогенного Е2 подібний. Естрогени активно розподіляються по всьому організмі. Їхні концентрації зазвичай вищі в органах-мішенях статевих гормонів. У крові естрадіол зв'язується з ГСПГ (37%) та альбуміном (61%) і лише 1–2% естрадіолу циркулює у незв'язаному вигляді. Метаболізм. Екзогенний Е2 активно біотрансформується після прийому внутрішньо. Метаболізм екзогенного та ендогенного Е2 подібний. Е2 швидко перетворюється на кілька метаболітів у кишечнику та печінці (в основному на естрон), які в подальшому кон'югуються та піддаються кишково-печінковій циркуляції. Є динамічна рівновага між E2, естроном та естроном-сульфатом за рахунок активності різних ферментів, включаючи естрадіолдегідрогенази, сульфотрансферази та арилсульфатази. Окислення естрону та Е2 відбувається під дією ізоферментів цитохрому Р450, в основному CYP1A2, CYP1A2 (поза печінкою), CYP3A4, CYP3A5, CYP1B1 та CYP2C9. Виведення. Е2 швидко виводиться із крові. За рахунок метаболізму та кишково-печінкової циркуляції є великий пул циркулюючих сульфатів та глюкуронідів естрогенів. В результаті, T 1/2 Е2, скоригований з урахуванням вихідного показника, варіює в широких межах і становить (3,6±1,5) год після внутрішньовенного введення. Рівноважний стан. C max Е2 у сироватці становить близько 90 пг/мл і досягається через 6 годин після прийому. Середня сироваткова концентрація – 50 пг/мл. Ця концентрація Е2 відповідає такій у початковій та пізній фазах менструального циклу. Особливі групи пацієнтів Діти. Фармакокінетика номегестролу ацетату (первинна мета) після одноразового прийому внутрішньо препарату Зоелі була порівнянна у здорових дівчаток-підлітків після настання менархе та дорослих жінок. Концентрація Е2 (вторинна мета) у дівчаток-підлітків у порівнянні з дорослими жінками була порівнянною протягом перших 24 годин і нижче, ніж у дорослих жінок, через 24 години. Клінічна значимість цього результату невідома. Порушення функції нирок. Вплив захворювань нирок на фармакокінетику препарату Зоелі не вивчався. Порушення функції печінки. Вплив захворювань печінки на фармакокінетику Зоелі не вивчався. Однак у пацієнтів з порушенням функції печінки можливе погіршення метаболізму статевих гормонів. Етнічні групи. Фармакокінетика препарату у представників етнічних груп спеціально не вивчалась.ФармакодинамікаНомегестрола ацетат – це високоселективний прогестаген, що є похідним природного стероїдного гормону прогестерону. Номегестрола ацетат має виражену спорідненість до людського рецептора прогестерону, має антигонадотропну активність, антиестрогенну активність, опосередковану рецепторами прогестерону, помірну антиандрогенну активність і не має естрогенної, андрогенної, глюкокортикоїдної та мінералокортикоїдної активності. До складу препарату Зоелі входить 17β-естрадіол - природний естроген, ідентичний ендогенному людському 17β-естрадіолу. На відміну від етинілестрадіолу, який входить до складу інших КОК, Е2 не має етинільної групи у 17α-положенні. При застосуванні препарату Зоелі середні концентрації Е2 можна порівняти з такими у початковій фолікулярній фазі та пізній фазі жовтого тіла менструального циклу (див."Фармакокінетика"). Контрацептивний ефект препарату Зоелі обумовлений комбінацією різних факторів, найважливішими з яких є придушення овуляції та зміна в'язкості секрету шийки матки. У двох рандомізованих відкритих порівняльних дослідженнях ефективності та безпеки більш ніж 3200 жінок у віці 18–50 років приймали препарат Зоелі протягом 13 послідовних циклів та більш ніж 1000 жінок приймали комбінацію дроспіренон (3 мг)/етинілестрадіол (30 мкг) за схемою прийому 2 7. У групі, яка приймала препарат Зоелі, про збільшення маси тіла повідомлялося у 8,6% жінок (у групі порівняння — 5,7%), про нерегулярні кровотечі відміни (переважно про відсутність таких) повідомлялося у 10,5% жінок (у групі порівняння - 0,5%), про акне повідомлялося у 15,4% жінок (у групі порівняння - 7,9%) (див. «Побічні дії»). Оцінка розвитку акне при прийомі препарату Зоелі показала, що у більшості жінок (73,1%) не спостерігалася зміна стану порівняно зі станом до початку лікування.8% жінок спостерігалося поліпшення стану та у 10,1% жінок було відзначено появу або погіршення перебігу акне. У клінічному дослідженні препарату Зоелі, проведеному в країнах ЄС, Азії та Австралії, було розраховано такі показники індексу Перля для вікової групи 18–35 років: неефективність методу — 0,4 (верхня межа 95% довірчого інтервалу 1,03); неефективність методу та помилка пацієнта – 0,38 (верхня межа 95% довірчого інтервалу 0,97).38 (верхня межа 95% довірчого інтервалу 0,97).38 (верхня межа 95% довірчого інтервалу 0,97). У клінічному дослідженні препарату Зоелі, проведеному в США, Канаді та Латинській Америці, було розраховано такі показники індексу Перля для вікової групи 18–35 років: неефективність методу – 1,22 (верхня межа 95% довірчого інтервалу 2,18); неефективність методу та помилка пацієнта – 1,16 (верхня межа 95% довірчого інтервалу 2,08). У рандомізованому відкритому дослідженні 32 жінки одержували препарат Зоелі протягом 6 циклів. Після припинення прийому Зоелі овуляція відновлювалася в середньому через 20,8 дні після останнього прийому таблетки, при цьому найбільш рання дата овуляції була зафіксована на 16-й день. Фолієва кислота є важливим вітаміном на ранніх термінах вагітності. Під час прийому препарату Зоелі концентрація фолієвої кислоти у плазмі крові не змінюється та залишається на базовому рівні протягом 6 послідовних місяців прийому препарату. У рандомізованому відкритому порівняльному дослідженні тривалістю 2 роки при прийомі препарату Зоелі жінками віком 21-35 років спостерігалася відсутність клінічно значущого ефекту препарату на мінеральну щільність кісткової тканини. Було проведено рандомізоване відкрите порівняльне багатоцентрове дослідження для оцінки впливу препарату Зоелі на параметри зсідання крові, ліпідного профілю, метаболізму вуглеводів, на функціональний стан надниркових залоз та щитовидної залози, а також на концентрацію андрогенів. 60 жінок у віці 18-50 років приймали препарат Зоелі протягом 6 послідовних циклів. У клінічних дослідженнях було встановлено, що при прийомі препарату Зоеліінсулінорезистентність та толерантність до глюкози не змінювалися, а також не було виявлено клінічно значущих ефектів на метаболізм ліпідів та гемостаз. Прийом препарату Зоелі збільшував концентрації білків-переносників тироксизв'язуючого глобуліну та кортикостероїдзв'язуючого глобуліну (КСГ). При прийомі препарату Зоелінезначно збільшувалася концентрація глобуліну,що зв'язує статеві гормони (ГСПГ), і значно зменшувалися концентрації андростендіону, дегідроепіандростерону, загального та вільного тестостерону. У клінічному дослідженні у групи жінок (n=32) після 13 циклів прийому препарату Зоелі не спостерігалися патологічні зміни при гістологічному дослідженні ендометрію.Показання до застосуванняКонтрацепція.Протипоказання до застосуванняКОК не слід застосовувати за наявності будь-якого з перелічених нижче станів/захворювань. Відсутні епідеміологічні дані про застосування КОК, що містять 17β-естрадіол, проте протипоказання до застосування препарату Зоелі відповідають протипоказанням до застосування контрацептивів, що містять етинілестрадіол. У разі виникнення будь-якого з цих станів у період застосування препарату Зоелі слід негайно припинити прийом препарату: гіперчутливість до будь-якої діючої або допоміжної речовини; тромбоз глибоких вен чи тромбоемболія легеневої артерії, зокрема. в анамнезі; артеріальні тромбози (інфаркт міокарда) чи продромальні стани (транзиторна ішемічна атака, стенокардія), у т.ч. в анамнезі; гострі порушення мозкового кровообігу, зокрема. в анамнезі; мігрень з осередковими неврологічними симптомами, зокрема. в анамнезі; виражені або множинні фактори ризику венозних або артеріальних тромбозів (такі як цукровий діабет з судинними симптомами; неконтрольована артеріальна гіпертензія; важка дисліпопротеїнемія; ожиріння (індекс маси тіла більше 30 кг/м 2 ); тривала іммобілізація; або серйозна травма, ускладнені вади серця, фібриляція передсердь, куріння старше 35 років. спадкова або набута схильність до розвитку венозного або артеріального тромбозу, наприклад резистентність активованого протеїну С, дефіцит антитромбіну III, дефіцит протеїнів С і S, гіпергомоцистеїнемія та наявність антифосфоліпідних антитіл (антитіла до кардіоліпіну, вовчаковий антико; панкреатит з тяжкою гіпертригліцеридемією, у т.ч. в анамнезі; тяжкі захворювання печінки, у т.ч. в анамнезі, до нормалізації показників функції печінки; пухлини печінки (злоякісні чи доброякісні), у т.ч. в анамнезі; відомі або передбачувані гормонозалежні злоякісні пухлини (наприклад, пухлини статевих органів або молочної залози); дефіцит лактази, непереносимість лактози, глюкозо-галактозна мальабсорбція; кровотечі із піхви неясної етіології; постменопауза; встановлена або передбачувана вагітність; період годування груддю. З обережністю (за наявності будь-яких із перелічених нижче станів/захворювань слід оцінити користь від застосування Зоелі та можливі ризики для кожної окремої жінки. Це слід обговорити з жінкою ще до того, як вона почне прийом препарату Зоелі. У випадках погіршення, загострення захворювання або виникнення будь-якого з цих станів, захворювань, факторів ризику вперше жінці слід звернутися до лікаря для вирішення питання щодо можливості подальшого застосування Зоелі: цукровий діабет без ураження судин; тяжка депресія або наявність цього захворювання в анамнезі; системна червона вовчанка; хвороба Крона; язвений коліт; порушення функції печінки; гіпертригліцеридемія, у т. ч. у сімейному анамнезі; фактори ризику ішемічної хвороби серця (ожиріння, артеріальна гіпертензія); наявність у сімейному анамнезі венозних тромбозів, артеріальної емболії у братів, сестер чи батьків у молодому віці. Вагітність та лактаціяЗастосування препарату Зоелі протипоказане під час вагітності. У разі виникнення вагітності при застосуванні препарату Зоелі слід припинити прийом препарату. У більшості епідеміологічних досліджень не було виявлено збільшення ризику розвитку вроджених вад у дітей, матері яких до вагітності приймали КОК, що містять етинілестрадіол. При випадковому прийомі на початку вагітності КОК, що містять етинілестрадіол, не було відзначено тератогенних ефектів. Є обмежений досвід застосування препарату Зоелі у вагітних жінок, що свідчить про відсутність небажаного впливу препарату на стан плода чи новонародженого. У дослідженнях комбінації номегестролу ацетат/естрадіол на лабораторних тваринах була зафіксована репродуктивна токсичність. Препарат Зоелі призначений для запобігання небажаній вагітності. Якщо жінка хоче припинити прийом препарату Зоелі, щоб завагітніти, слід взяти до уваги, що овуляція відновлюється в середньому через 20,8 дня після останнього прийому таблетки Зоелі. КОК можуть впливати лактацію, т.к. вони викликають зміну кількості та складу грудного молока. Отже, застосування КОК не рекомендується до припинення годування груддю (слід підібрати альтернативний метод контрацепції). Невеликі кількості контрацептивних статевих гормонів та/або їх метаболітів можуть виводитися з грудним молоком, проте даних про їхній небажаний вплив на здоров'я новонародженого немає.Побічна діяБезпека застосування препарату Зоелі оцінювалася протягом семи багатоцентрових клінічних досліджень тривалістю до 2 років. До цих досліджень було включено 3490 жінок віком 18–50 років (сумарно 35028 циклів). Переносимість препарату Зоелі хороша, профіль безпеки подібний до таких у інших КОК. У таблиці наведено можливі небажані ефекти, які були зареєстровані при застосуванні препарату. Частота небажаних явищ вказана у термінах – дуже часто (≥1/10); часто (<1/10, ≥1/100); нечасто (<1/100, ≥1/1000); рідко (<1/1000) відповідно до MedDRA (синоніми або супутні стани не перераховані, однак також мають бути враховані).Взаємодія з лікарськими засобамиДля виключення можливої взаємодії необхідно ознайомитись з інструкцією щодо застосування супутніх препаратів. Вплив інших лікарських засобів на препарат Зоелі: Взаємодія з пероральними контрацептивами з іншими ЛЗ, що індукують ферменти, може призвести до проривних кровотеч та/або зниження ефективності контрацепції. До лікарських препаратів, що індукують печінкові ферменти (і отже збільшують кліренс статевих гормонів) відносяться препарати, що містять фенітоїн, фенобарбітал, примідон, бозентан, карбамазепін, рифампіцин, лікарські препарати або препарати рослинного походження, що містять звіробий. лікарські препарати, що містять окскарбазепін, топірамат, фелбамат та гризеофульвін. Інгібітори протеази ВІЛ, що мають індукувальну активність (наприклад ритонавір і нелфінавір), і ненуклеозидні інгібітори зворотної транскриптази (наприклад, невірапін та ефавіренц) також можуть впливати на печінковий метаболізм. Під час супутнього прийому препаратів, що індукують мікросомальні ферменти, і протягом 28 днів після їх відміни слід скористатися бар'єрним методом контрацепції. За потреби в тривалому лікуванні препаратами, що індукують мікросомальні ферменти, необхідно розглянути використання іншого методу контрацепції. Для препарату Зоелі ;не проводилися дослідження лікарських взаємодій, проте були проведені два дослідження застосування комбінації номегестролу ацетату та E2 у більш високих дозах (номегестролу ацетат 3,75 мг + естрадіол 1,5 мг) у поєднанні з рифампіцином та у поєднанні з кетоклязолом жінок постменопаузного віку Супутній прийом рифампіцину знижує AUC 0-∞ номегестролу ацетату на 95% і збільшує AUC 0-t (last) E2 на 25%. Супутній прийом кетоконазолу (одноразова доза 200 мг) не впливає на метаболізм E2, але збільшує C max (85%) та AUC 0–∞ (115%) номегестролу ацетату, однак ці зміни не є клінічно значущими. Передбачається, що такі зміни можуть мати місце у разі застосування даних препаратів у жінок репродуктивного віку. Вплив препарату Зоелі на інші лікарські препарати Пероральні контрацептиви можуть впливати на метаболізм інших ЛЗ. З обережністю слід призначати препарат Зоелі разом із ламотриджином. Вплив препарату Зоелі на лабораторні тести: Прийом КОК може впливати на результати деяких лабораторних тестів, включаючи біохімічні показники функції печінки, щитовидної залози, надниркових залоз та нирок, концентрації транспортних білків у плазмі (наприклад, КСГ та фракції ліпідів/ліп. згортання крові та фібринолізу. Ці показники зазвичай не виходять за межі нормальних значень.Спосіб застосування та дозиВсередину, щодня, в один і той же час дня, незалежно від їди, в порядку, зазначеному на упаковці, при необхідності запиваючи невеликою кількістю води. Як слід приймати препарат Зоелі? Слід приймати 1 табл. на день протягом 28 днів поспіль. Прийом слід починати з білих таблеток, що містять діючі речовини протягом перших 24 днів, а протягом наступних 4 днів — жовті таблетки, що не містять діючі речовини (плацебо). Прийом таблеток з кожної наступної упаковки слід розпочинати наступного дня після прийому останньої таблетки з попередньої упаковки, незалежно від наявності або відсутності кровотечі відміни. Кровотеча відміни зазвичай починається через 2-3 дні після прийому останньої білої таблетки і може не припинитись до початку прийому таблеток з наступної упаковки.ПередозуванняПовторне застосування Зоелі в дозах, що в 5 разів перевищували рекомендовані, та одноразовий прийом номегестролу ацетату в дозах, що у 40 разів перевищували рекомендовані, не супроводжувалися небажаними явищами. Симптоми: можливі нудота, блювання, кров'яні виділення з піхви. Лікування: ; симптоматичне. Антидотів немає.Умови відпустки з аптекЗа рецептомВідео на цю тему
378,00 грн
340,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. Діюча речовина: зофеноприл кальцію – 30,0 мг (еквівалент зофеноприлу – 28,7 мг); допоміжні речовини: целюлоза мікрокристалічна (тип 101), лактози моногідрат, кроскармелоза натрію, магнію стеарат, кремнію діоксид колоїдний безводний; Плівкова оболонка: Опадрай® Y-1-7000, що складається з: гіпромелози, титану діоксиду, макроголу 400, макроголу 6000. По 7 або 14 таблеток у контурній комірковій упаковці (блістері) з ПВХ/ПВДХ/фольги алюмінієвої. По 1 або 2 блістери з інструкцією із застосування в картонній пачці.Інформація від виробникаТермін придатності до 3 років. Не застосовувати після закінчення терміну придатності, вказаного на упаковці.Опис лікарської формиДовгасті пігулки, покриті плівковою оболонкою, білого кольору з двостороннім ризиком для поділу.Фармакотерапевтична групаІнгібітор ангіотензинперетворюючого ферменту.ФармакокінетикаАбсорбція. Після прийому внутрішньо зофеноприл швидко і повністю абсорбується із шлунково-кишкового тракту (ЖКТ). В організмі зофеноприл піддається майже повному перетворенню на зофеноприлат, який має виражену фармакологічну активність. Максимальна концентрація (Cmax) зофеноприлату в плазмі досягається через 1,5 години після прийому внутрішньо одноразової дози. Фармакокінетика одноразово прийнятої дози зофеноприлу є лінійною в інтервалі 10-80 мг. Після прийому зофеноприлу у добовій дозі 15-60 мг протягом 3-х тижнів кумуляції не відбувається. Одночасний прийом їжі знижує швидкість, але не повноту всмоктування зофеноприлу. Площа під кривою «концентрація-час» (AUC) зофеноприлату до і після їди майже ідентичні. Розподіл. Приблизно 88% зофеноприлу пов'язують із білками плазми. Об'єм розподілу (Vd) у стадії насичення становить 96 л. Метаболізм. Основним метаболітом є зофеноприлат (22%), що метаболізується різними шляхами, включаючи кон'югацію з глюкуроновою кислотою (17%), циклізацію та кон'югацію з глюкуроновою кислотою (13%), кон'югацію з цистеїном (9%) та S-метилювання тиол. ). Виведення. Зофеноприл після прийому внутрішньо виводиться нирками (69%) та через кишечник (26%). Після прийому внутрішньо зофеноприлу період напіввиведення (Т1/2) зофеноприлату становить 5,5 год, а його загальний кліренс – 1300 мл/хв. Фармакокінетика при нирковій недостатності У пацієнтів з нирковою недостатністю легкого ступеня тяжкості (кліренс креатиніну >45 мл/хв та <90 мл/хв) зофеноприл виводиться з організму з тією ж швидкістю, що й у здорових добровольців (кліренс креатиніну >90 мл/хв). У пацієнтів з нирковою недостатністю середнього та тяжкого ступеня тяжкості (кліренс креатиніну 7-44 мл/хв) швидкість виведення знижена приблизно до 50% порівняно з показниками у здорових добровольців. Тому пацієнтам цієї групи слід призначати половину від початкової дози зофеноприлу, що рекомендується. У пацієнтів з нирковою недостатністю термінальної стадії, які перебувають на гемодіалізі або перитонеальному діалізі, швидкість виведення знижена до 25% від показників у здорових добровольців. Пацієнтам цієї групи слід призначати одну четверту від початкової рекомендованої дози зофеноприлу. Фармакокінетика при печінковій недостатності У пацієнтів з печінковою недостатністю легкого або помірного ступеня тяжкості (менше 9 балів за шкалою Чайлд-П'ю) при прийомі одноразової дози зофеноприлу з радіоактивною міткою значення Cmax та час досягнення максимальної концентрації (TCmax) для зофеноприлату були подібними до значень, отриманих у здорових добровольців. . Однак значення AUC у пацієнтів з цирозом печінки були вдвічі вищими, ніж у здорових добровольців. Таким чином, пацієнтам з печінковою недостатністю легкого та помірного ступеня тяжкості слід призначати половину від початкової рекомендованої дози зофеноприлу. Щодо пацієнтів з печінковою недостатністю важкого ступеня тяжкості (більше 9 балів за шкалою Чайлд-П'ю) дані щодо фармакокінетики зофеноприлу та зофеноприлату відсутні, тому застосування зофеноприлу у пацієнтів цієї групи протипоказане.ФармакодинамікаЗофеноприл - гіпотензивний засіб із групи інгібіторів ангіотензинперетворюючого ферменту (АПФ). Зофеноприл є проліками; в результаті гідролізу тіоефірного зв'язку утворюється активна сполука, що містить вільну сульфгідрильну групу - зофеноприлат. Механізм дії зофеноприлату при артеріальній гіпертензії та гострому інфаркті міокарда пов'язаний, головним чином, з супресією циркулюючої ренін-ангіотензин-альдостеронової системи (РААС), а також з підвищенням активності калікреїн-кінінової системи. Пригнічення негативного зворотного зв'язку ангіотензину II щодо секреції реніну призводить до підвищення активності реніну у плазмі крові. Активність АПФ у плазмі крові протягом 24 годин після одноразового прийому внутрішньо зофеноприлу у дозі 30 мг та 60 мг пригнічується на 53,4% та 74,4% відповідно. Результатом інгібування АПФ є зниження утворення ангіотензину II з ангіотензину I у плазмі крові, яке призводить до зменшення прямої судинозвужувальної дії ангіотензину II та зниження секреції альдостерону. Внаслідок інгібування АПФ також підвищується активність циркулюючої та локальної калікреїн-кінінової системи, яка сприяє периферичній вазодилатації шляхом активації простагландинової системи. У пацієнтів з артеріальною гіпертензією застосування зофеноприлу призводить до зниження артеріального тиску (АТ) у положенні «лежачи» та «стоячи» приблизно однаковою мірою, без компенсаторного підвищення частоти серцевих скорочень. Антигіпертензивний ефект зофеноприлату більш виражений при високій активності реніну плазми, ніж при нормальній або зниженій. Стабільний антигіпертензивний ефект досягається при тривалій терапії зофеноприлом. Так, для деяких пацієнтів для досягнення оптимального зниження артеріального тиску потрібно кілька тижнів безперервної терапії. Різка відміна терапії у пацієнтів не призводила до швидкого підвищення артеріального тиску. В даний час дані щодо впливу препарату Зокардіс 30 на захворюваність та смертність у пацієнтів з артеріальною гіпертензією відсутні. Частота первинної комбінованої кінцевої точки (розвиток тяжкої серцевої недостатності та/або смерті протягом 6 тижнів) була нижчою у групі зофеноприлу (зофеноприл 7,1%, плацебо 10,6%). Протягом одного року виживання у групі зофеноприлу було вищим, ніж у групі плацебо.Показання до застосуванняАртеріальна гіпертензія легкого та середнього (1-2) ступеня тяжкості. Гострий інфаркт міокарда (починаючи з перших 24 годин) у пацієнтів із стабільними показниками гемодинаміки та не отримували тромболітичну терапію, у т.ч. у пацієнтів з ознаками та симптомами серцевої недостатності.Протипоказання до застосуванняПідвищена чутливість до зофеноприлу або інших інгібіторів АПФ, а також до інших компонентів препарату; ангіоневротичний набряк в анамнезі, пов'язаний із застосуванням інгібіторів АПФ; спадковий/ідіопатичний ангіоневротичний набряк; печінкова недостатність важкого ступеня тяжкості (більше 9 балів за шкалою Чайлд-П'ю); двосторонній стеноз ниркових артерій або стеноз ниркової артерії єдиної нирки (ризик розвитку ниркової недостатності); стан після трансплантації нирки (досвід застосування препарату відсутній); первинний гіперальдостеронізм; спадкова непереносимість галактози, дефіцит лактази або синдром мальабсорбції глюкози та галактози; вік до 18 років (ефективність та безпека не встановлені); вагітність, період грудного вигодовування; застосування у жінок дітородного віку, що не застосовують ефективну контрацепцію; одночасне проведення діалізу з використанням поліакрилонітрильних мембран з високою пропускною здатністю (напр., AN69®) або плазмаферезу ліпопротеїдів низької щільності (ЛПНЩ-аферез); одночасне застосування з аліскіреном та препаратами, що містять аліскірен, у пацієнтів з цукровим діабетом та/або помірними та тяжкими порушеннями функції нирок (швидкість клубочкової фільтрації (СКФ) менше 60 мл/хв/1,73 м площі поверхні тіла); одночасне застосування з антагоністами рецепторів ангіотензину II (АРА II) у пацієнтів з діабетичною нефропатією; одночасне застосування з інгібіторами нейтральної ендопептидази (наприклад, з препаратами, що містять сакубітрил) у зв'язку з високим ризиком ангіоневротичного набряку (див. розділ «Взаємодія з іншими лікарськими засобами»). З обережністю: артеріальна гіпотензія; реноваскулярна гіпертензія; однобічний стеноз ниркової артерії; ангіоневротичний набряк в анамнезі; хронічна ниркова недостатність; печінкова недостатність легкого та помірного ступеня тяжкості (менше 9 балів за шкалою Чайлд-П'ю); хронічна серцева недостатність (ХСП) III-IV функціонального класу за класифікацією NYHA; цереброваскулярні захворювання; аортальний стеноз, мітральний стеноз, порушення відтоку крові з лівого шлуночка, гіпертрофічна обструктивна кардіоміопатія; цукровий діабет; псоріаз; системні захворювання сполучної тканини (в т.ч., системний червоний вовчак, склеродермія); гіперкаліємія; літній вік; одночасне проведення десенсибілізуючої терапії; при хірургічних втручаннях/загальній анестезії; стани, що супроводжуються зниженням обсягу циркулюючої крові (ОЦК) (в результаті терапії діуретиками, при обмеженні споживання кухонної солі, проведенні гемодіалізу, діареї та блюванні); при одночасному застосуванні з антагоністами рецепторів ангіотензину II або з аліскіренсодержащими препаратами; застосування у пацієнтів негроїдної раси; обтяжений алергологічний анамнез; ішемічна хвороба серця; пригнічення кістковомозкового кровотворення, імуносупресивна терапія, одночасне застосування алопуринолу або прокаїнаміду або комбінація зазначених ускладнюючих факторів (розпад розвитку нейтропенії та агранулоцитозу); одночасне застосування калійзберігаючих діуретиків, препаратів калію, калійвмісних замінників харчової солі; одночасне застосування з препаратами літію.Вагітність та лактаціяЗастосування препарату Зокардіс® 7,5 під час вагітності протипоказане. При плануванні або діагностуванні вагітності терапію препаратом Зокардіс® 30 слід відмінити та призначити гіпотензивні препарати іншої групи з підтвердженим профілем безпеки для застосування у вагітних. Застосування інгібіторів АПФ у ІІ та ІІІ триместрах вагітності може бути пов'язане з проявом фетотоксичності (погіршення функції нирок плода, маловоддя, уповільнення осифікації кісток черепа плода), а у новонароджених – ниркової недостатності, артеріальної гіпотензії та гіперкаліємії. Тому за новонародженими, чиї матері приймали препарат Зокардіс® 30 під час вагітності, необхідне ретельне спостереження щодо можливого розвитку зазначених симптомів. У разі застосування інгібіторів АПФ під час вагітності потрібне ретельне спостереження за станом функції нирок плода, а також кісток черепа за допомогою ультразвукового дослідження. Інформація про застосування препарату Зокардіс® 30 під час грудного вигодовування відсутня, тому його застосування у жінок у період грудного вигодовування протипоказане.Побічна діяМожливі побічні ефекти наведені нижче відповідно до класифікації Всесвітньої Організації Охорони Здоров'я (ВООЗ) за низхідною частотою виникнення випадку: дуже часто (≥ 1/10), часто (≥ l/100, <1/10), нечасто (≥1/1000, <1/100), рідко (≥1/10000, <1/1000), дуже рідко (<1/10000), частота не встановлена (за наявними даними оцінка неможлива). Порушення з боку крові та лімфатичної системи Частота не встановлена: агранулоцитоз, панцитопенія, гемолітична анемія у пацієнтів із дефіцитом глюкозо-6-фосфатдегідрогенази. Порушення з боку обміну речовин та харчування Дуже рідко: гіпоглікемія. Порушення психіки Рідко: депресія, лабільність настрою, розлади сну, сплутаність свідомості. Порушення з боку нервової системи Часто: запаморочення, біль голови; Частота не встановлена: парестезія, дисгевзія (порушення смакового сприйняття), порушення рівноваги. Порушення з боку органу зору Рідко: нечіткість зору. Порушення з боку органу слуху та вестибулярного апарату Рідко: відчуття дзвону у вухах. Порушення з боку серцево-судинної системи Рідко: "припливи" крові до обличчя; Частота не встановлена: тахікардія, відчуття серцебиття, порушення ритму серця, стенокардія, гострий інфаркт міокарда, виражене зниження АТ на початковій стадії терапії та при збільшенні дози (одночасно з артеріальною гіпотензією можуть спостерігатися такі симптоми як запаморочення, слабкість, порушення зору, зрідка. свідомості (непритомність)). Порушення з боку дихальної системи, органів грудної клітки та середостіння. Часто кашель; Рідко: задишка, синусит, риніт, глосит, бронхіт, бронхоспазм; Частота не встановлена: ангіоневротичний набряк із залученням особи та орофарингеальної зони, в т.ч., з фатальною обструкцією дихальних шляхів. Порушення з боку травної системи Часто: нудота, блювання; Дуже рідко: інтестинальний ангіоневротичний набряк; Частота не встановлена: біль у животі, діарея, запор, сухість у роті, панкреатит, кишкова непрохідність. Порушення з боку печінки та жовчовивідних шляхів Частота не встановлена: холестатична жовтяниця, гепатит. Порушення з боку шкіри та підшкірних тканин Нечасто: шкірний висип; Рідко: ангіоневротичний набряк, гіпергідроз. Частота не встановлена: алергічні реакції та реакції гіперчутливості, такі як свербіж шкіри, кропив'янка, мультиформна еритема, синдром Стівенса-Джонсона, токсичний епідермальний некроліз, псоріазоподібні висипання, алопеція (реакції можуть супроводжуватися лихоманкою, болем у м'язах, болем титру антинуклеарних антитіл). Порушення з боку скелетної мускулатури та сполучної тканини Нечасто: м'язові судоми; Частота не встановлена: міалгія. Порушення з боку нирок та сечовивідних шляхів Рідко: порушення сечовипускання; Частота не встановлена: - порушення функції нирок, прогресування ниркової недостатності; гостра ниркова недостатність. Порушення з боку статевих органів та молочних залоз Рідко: еректильна дисфункція. Інші Часто: підвищена стомлюваність; Нечасто: астенія; Дуже рідко: периферичні набряки, біль у грудній клітці. Лабораторні показники Частота не встановлена: зниження рівня гемоглобіну, зниження гематокриту, тромбоцитопенія, лейкопенія, підвищення активності печінкових ферментів, збільшення концентрації білірубіну в плазмі крові. Збільшення концентрації сечовини та креатиніну в плазмі крові (особливо у пацієнтів з нирковою недостатністю, тяжкою серцевою недостатністю та реноваскулярною гіпертензією), оборотні після відміни препарату. При одночасному застосуванні інгібіторів АПФ та препаратів золота (наприклад, натрію ауротіомалату) слід бути обережним у зв'язку з можливістю розвитку «нітратоподібних» реакцій після ін'єкційного введення препаратів золота (симптоми вазодилатації, включаючи «припливи» крові до обличчя, нудоту, запаморочення які можуть мати дуже важкий характер).Взаємодія з лікарськими засобамиОдночасне застосування протипоказане Інгібітори нейтральної ендопептидази Повідомлялося про підвищений ризик розвитку ангіоневротичного набряку при одночасному застосуванні інгібіторів АПФ з інгібіторами нейтральної ендопептидази, такими як сакубітрил та рацекадотрил (інгібітор енкефалінази, що застосовується для лікування гострої діареї). При одночасному застосуванні інгібіторів АПФ з лікарськими препаратами, що містять сакубітрил (інгібітор неприлізину), зростає ризик розвитку ангіоневротичного набряку, у зв'язку з чим одночасне застосування зазначених препаратів протипоказане. Інгібітори АПФ слід призначати не раніше, ніж через 36 годин після відміни препаратів, що містять сакубітрил. Протипоказано призначення препаратів, що містять сакубітрил, пацієнтам, які отримують інгібітори АПФ, а також протягом 36 після відміни інгібіторів АПФ. Не рекомендується одночасне застосування Калійзберігаючі діуретики та каліймісткі препарати Не рекомендується одночасне застосування з калійзберігаючими діуретиками (спіронолактон, еплеренон, тріамтерен або амілорид), препаратами, що містять калій або харчовими добавками через ризик розвитку гіперкаліємії. Якщо внаслідок встановленої гіпокаліємії показано одночасне застосування перерахованих вище препаратів із зофеноприлом, їх слід застосовувати з обережністю під контролем електрокардіограми (ЕКГ) та вмісту калію в плазмі крові. Інгібітори АПФ зменшують втрату калію, спричинену дією діуретиків (не калійзберігаючих). Інгібітори АПФ, АРА II або аліскірен Дані клінічних досліджень показують, що подвійна блокада РААС при одночасному застосуванні інгібіторів АПФ, АРА II або аліскірену, асоційована з більш високою частотою виникнення таких побічних ефектів, як артеріальна гіпотензія, гіперкаліємія та зниження функції нирок (в т.ч. розвиток гострої ниркової недостатності). ), ніж при застосуванні лише одного препарату, що впливає на РААС. Одночасне застосування інгібіторів АПФ з препаратами, що містять аліскірен, протипоказане у пацієнтів з цукровим діабетом та/або помірною або тяжкою нирковою недостатністю (ШКФ менше 60 мл/хв/1,73 м2 площі поверхні тіла) та не рекомендується у інших пацієнтів. Одночасне застосування інгібіторів АПФ та АРА II протипоказне у пацієнтів з діабетичною нефропатією та не рекомендується у інших пацієнтів. Якщо одночасне застосування двох засобів, що блокують РААС, є абсолютно необхідним, терапія повинна проводитися лише під наглядом лікаря, а також на тлі ретельного моніторингу функції нирок, вмісту електролітів у плазмі та АТ. Одночасне застосування з обережністю Діуретики (тіазидні або петлеві) Потрібна обережність при одночасному застосуванні з тіазидними та «петльовими» діуретиками. Попереднє лікування діуретиками може призвести до зниження ОЦК і сприяти розвитку зневоднення та артеріальної гіпотензії на початковій стадії застосування препарату Зокардіс® 30. Антигіпертнзивні ефекти препарату можна зменшити шляхом відміни застосування діуретиків, збільшення споживання рідини або кухонної солі або почати лікування. У разі розвитку артеріальної гіпотензії пацієнта слід укласти на спину. Може знадобитися внутрішньовенне введення 0,9% розчину хлориду натрію для заповнення ОЦК. Розвиток артеріальної гіпотензії після прийому першої дози не виключає можливості подальшого застосування препарату за умови обережного титрування дози. Анестетики Інгібітори АПФ можуть посилювати антигіпертензивний ефект деяких загальних анестетиків. Наркотичні аналгетики/трициклічні антидепресанти/нейролептики/антипсихотичні засоби/барбітурати При одночасному застосуванні з наркотичними аналгетиками, трициклічними антидепресантами, нейролептиками, антипсихотичними засобами та барбітуратами може розвинутись ортостатична гіпотензія. Інші гіпотензивні засоби (наприклад, бета-адреноблокатори, альфа-адреноблокатори, блокаторами кальцієвих каналів) При одночасному застосуванні з іншими гіпотензивними засобами (альфа- та бета-адреноблокаторами, блокаторами «повільних» кальцієвих каналів) антигіпертензивний ефект може потенціюватися. Потрібна обережність при одночасному застосуванні з нітрогліцерином або іншими нітратами та/або іншими вазодилататорами. Циклоспорин Одночасне застосування циклоспорину з інгібіторами АПФ підвищує ризик розвитку порушення нирок. Алопуринол, цитостатики, імуносупресивні засоби, системні глюкокортикостероїди або прокаїномід При одночасному застосуванні алопуринолу, прокаїнаміду, цитостатиків, імунодепресантів з інгібіторами АПФ підвищується ризик розвитку реакцій гіперчутливості та лейкопенії. При одночасному застосуванні з глюкокортикостероїдами збільшується ризик розвитку лейкопенії. Гіпоглікемічні засоби У поодиноких випадках інгібітори АПФ можуть посилювати гіпоглікемічну дію інсуліну та гіпоглікемічних засобів для прийому внутрішньо (наприклад, похідних сульфонілсечовини) у пацієнтів з цукровим діабетом. У цих випадках може знадобитися зменшення дози гіпоглікемічного засобу прийому внутрішньо та/або інсуліну. Препарати літію Одночасне застосування препарату Зокардіс® 30 та препаратів літію не рекомендується через ризик розвитку літієвої інтоксикації. У разі застосування цієї комбінації необхідний регулярний контроль концентрації літію у плазмі крові. Препарати золота При одночасному застосуванні інгібіторів АПФ та препаратів золота (наприклад, натрію ауротіомалату) слід бути обережним у зв'язку з можливістю розвитку «нітратоподібних» реакцій після ін'єкційного введення препаратів золота (симптоми вазодилатації, включаючи «припливи» крові до обличчя, нудоту, запаморочення які можуть мати дуже важкий характер). Ціметідин Циметидин може посилювати антигіпертензивний ефект препарату Зокардіс 30. Ко-тримоксазол (триметоприм+сульфаметоксазол) При одночасному застосуванні інгібіторів АПФ з препаратами, що містять котримоксазол (триметоприм+сульфаметоксазол), підвищується ризик розвитку гіперкаліємії. Слід враховувати при одночасному застосуванні Нестероїдні протизапальні препарати (включаючи ацетилсаліцилову кислоту у дозі ≥3 г/добу) При одночасному застосуванні з нестероїдними протизапальними препаратами (НПЗЗ), включаючи ацетилсаліцилову кислоту в дозі ≥ 3 г/добу, можливе зниження антигіпертензивного ефекту інгібіторів АПФ, у т.ч. зофеноприлу. Також при одночасному застосуванні нестероїдних протизапальних засобів та інгібіторів АПФ можливе підвищення вмісту калію в плазмі крові на тлі зниження функції нирок. Ці зміни зазвичай мають оборотний характер і зустрічаються переважно у пацієнтів із порушеною функцією нирок. У поодиноких випадках можливий розвиток гострої ниркової недостатності, особливо у пацієнтів з порушеною функцією нирок, наприклад, у літніх або зневоднених пацієнтів. Симпатоміметики Симпатоміметики можуть послаблювати антигіпертензивну дію інгібіторів АПФ. Антациди При одночасному застосуванні з антацидами можливе зменшення біодоступності інгібіторів АПФ. Збільшується ризик розвитку ангіоневротичного набряку при одночасному застосуванні АПФ з такими лікарськими засобами: з інгібіторами mTOR (mammalian Target of Rapamycin - мета рапаміцину в клітинах ссавців), наприклад, темсіролімус, сиролімус, еверолімус; з інгібіторами дипептидилпептидази IV типу (ДПП-IV) (гліптинами), наприклад, ситагліптіном, саксагліптином, віллдагліптином, лінагліптіном; з рацекадотрилом (інгібітор енкефалінази, що застосовується для лікування гострої діарії); з естрамустином; з тканинними активаторами плазміногену (в обсерваційних дослідженнях виявлено підвищену частоту розвитку ангіоневротичного набряку у пацієнтів, які приймали інгібітори АПФ після застосування алтеплази для тромболітичної терапії ішемічного інсульту). додаткова інформація Клінічних даних про пряму взаємодію зофеноприлу з іншими лікарськими засобами, які метаболізуються ферментами мікросомального окислення печінки, відсутні. Проте дослідження in vitro продемонстрували відсутність потенційно можливої взаємодії з лікарськими препаратами, що метаболізуються за участю ферментів мікросомального окиснення печінки.Спосіб застосування та дозиВсередину. Таблетки приймають незалежно від часу їди, не розжовуючи, запиваючи достатньою кількістю рідини. Доза має бути підібрана індивідуально. Для підбору оптимального режиму дозування доцільно застосовувати найбільш підходящу форму випуску препарату - препарат Зокардіс® 30 або препарат Зокардіс®, які містять 7,5 мг або 30 мг зофеноприлу кальцію відповідно. Артеріальна гіпертензія Препарат застосовують як у монотерапії, так і у комбінації з іншими гіпотензивними засобами. Початкова доза становить 15 мг зофеноприлу кальцію (2 таблетки Зокардіс® 30) 1 раз на добу. Необхідність збільшення дози препарату визначається шляхом вимірювання артеріального тиску безпосередньо перед прийомом наступної дози. Антигіпертензивний ефект розвивається протягом декількох тижнів, тому рекомендується збільшувати дозу з інтервалом у чотири тижні. Звичайна підтримуюча доза становить 30 мг зофеноприлу кальцію (1 таблетка Зокардіс® 30) 1 раз на добу. Максимальна добова доза становить 60 мг зофеноприлу кальцію (2 таблетки Зокардіс® 30) на добу, що приймаються одноразово або розділені на два прийоми. Пацієнти, які приймають діуретики На початку терапії зофеноприлом у пацієнтів, які одночасно отримують діуретики, може виникати артеріальна гіпотензія. За 2-3 дні до початку застосування препарату Зокардіс® 30 необхідно тимчасово відмінити застосування діуретиків. Застосування препарату Зокардіс® 30 слід розпочинати з 15 мг зофеноприлу кальцію (2 таблетки Зокардіс® 30) 1 раз на добу. Якщо застосування діуретиків відмінити неможливо, терапію слід починати з 7,5 мг зофеноприлу кальцію (1 таблетка Зокардіс® 30) на добу. Пацієнти похилого віку (старше 65 років) У пацієнтів з кліренсом креатиніну > 45 мл/хв корекції дози не потрібно. У пацієнтів з кліренсом креатиніну < 45 мл/хв рекомендується застосування половини від дози, рекомендованої пацієнтам без ниркової недостатності. Кліренс креатиніну (мл/хв) = (140 - вік х маса тіла (кг)/конц. креатиніну в плазмі (мг/дл) х 72 Наведена вище формула дозволяє розрахувати кліренс креатиніну у чоловіків. Для жінок набуте значення слід помножити на 0,85. Пацієнти з нирковою недостатністю або які знаходяться на гемодіалізі У пацієнтів з нирковою недостатністю легкого ступеня тяжкості (кліренс креатиніну > 45 мл/хв) корекція дози не потрібна. Пацієнтам із нирковою недостатністю середнього та тяжкого ступеня тяжкості (кліренс креатиніну < 45 мл/хв) слід застосовувати половину від дози, рекомендованої пацієнтам без ниркової недостатності. Доза препарату для пацієнтів, які перебувають на гемодіалізі, становить одну четверту дозу, рекомендовану пацієнтам без ниркової недостатності. Пацієнти з печінковою недостатністю У пацієнтів із печінковою недостатністю легкого та помірного ступеня тяжкості (менше 9 балів за шкалою Чайлд-П'ю) початкова доза препарату Зокардіс® 30 становить половину від дози, рекомендованої пацієнтам без печінкової недостатності. У пацієнтів з печінковою недостатністю тяжкого ступеня тяжкості (більше 9 балів за шкалою Чайлд-П'ю) застосування препарату Зокардіс® 30 протипоказане. Гострий інфаркт міокарда (у складі комбінованої терапії) Лікування препаратом Зокардіс® 30 слід розпочинати протягом перших 24 годин після появи перших симптомів гострого інфаркту міокарда та продовжувати протягом 6 тижнів. Рекомендується наступна схема застосування: 1-й та 2-й день: 7,5 мг зофеноприлу кальцію (l таблетка препарату Зокардіс® 30) кожні 12 год; 3-й та 4-й день: 15мг зофеноприлу кальцію (2 таблетки препарату Зокардіс® 30 або 1/2 таб. препарату Зокардіс® 30) кожні 12год; з 5-го дня і далі: 30 мг зофеноприлу кальцію (4 таблетки Зокардіс® 30 або 1 таб. Зокардіс® 30) кожні 12ч. При низькому систолічному артеріальному тиску (САД) (≤ 120 мм рт. ст.) протягом перших трьох діб після гострого інфаркту міокарда, добову дозу Зокардіс® 30 не слід збільшувати. У разі розвитку артеріальної гіпотензії (САД ≤ 100 мм рт. ст.) лікування може бути продовжено у дозі, яка раніше добре переносилася. У разі розвитку тяжкої артеріальної гіпотензії (САД < 90 мм рт.ст. при двох послідовних вимірах з проміжком не менше однієї години) застосування препарату Зокардіс® 30 слід припинити. У разі збереження ознак дисфункції міокарда лівого шлуночка або симптомів серцевої недостатності через 6 тижнів після перенесеного гострого інфаркту міокарда, а також при супутній артеріальній гіпертензії, застосування препарату Зокардіс® 30 може бути продовжено протягом тривалого часу. Одночасно має застосовуватися стандартне лікування, рекомендоване при гострому інфаркті міокарда (включаючи нітрати, ацетилсаліцилову кислоту як антиагрегантний засіб, бета-адреноблокатори). Пацієнти старші 75 років Препарат Зокардіс® 30 слід застосовувати з обережністю у пацієнтів віком 75 років та старших із гострим інфарктом міокарда. Пацієнти з нирковою недостатністю або перебувають на діалізі Ефективність та безпека застосування препарату Зокардіс® 30 у пацієнтів з гострим інфарктом міокарда та нирковою недостатністю (при концентрації сироваткового креатиніну ≥ 2, 1 мг/дл та значенні протеїнурії ≥ 500 мг/день) або які перебувають на діалізі, не встановлені. Тому у даної категорії пацієнтів препарат Зокардіс® 30 не слід застосовувати. Пацієнти з печінковою недостатністю Ефективність та безпека застосування препарату Зокардіс® 30 у пацієнтів з гострим інфарктом міокарда та печінковою недостатністю не встановлені. Тому у даної категорії пацієнтів препарат Зокардіс® 30 не слід застосовувати.ПередозуванняСимптоми: виражене зниження артеріального тиску, шок, ступор, брадикардія, порушення водно-електролітного балансу, ниркова недостатність. Лікування: У разі передозування пацієнт повинен перебувати під ретельним наглядом лікаря, переважно у відділенні інтенсивної терапії. Показаний постійний моніторинг вмісту електролітів та креатиніну у плазмі крові. Тактика терапії, що проводиться, залежить від вираженості переважаючих симптомів і ступеня їх тяжкості. У разі відносно недавнього прийому препарату показані: промивання шлунка, призначення адсорбентів та прийом внутрішньо розчину натрію сульфату; у більш тяжких випадках пацієнта переводять у горизонтальне положення з низьким узголів'ям і проводять заходи, спрямовані на стабілізацію АТ: внутрішньовенне введення 0,9% розчину натрію хлориду або плазмозамінників, при необхідності - проведення гемодіалізу (слід уникати використання поліакрилонітрильних мембран з високою пропускною здатністю). При розвитку стійкої брадикардії або виражених вагусних реакцій показано застосування атропіну. При неефективності терапії слід розглянути питання постановки електрокардіостимулятора.Запобіжні заходи та особливі вказівкиСимптоматична артеріальна гіпотензія Так само, як і у разі застосування інших інгібіторів АПФ, слід мати на увазі ймовірність розвитку симптоматичної артеріальної гіпотензії (вже через кілька годин після прийому першої дози препарату), особливо у пацієнтів з ХСН тяжкого ступеня тяжкості з порушенням функції нирок та без, а також у пацієнтів з порушеннями водно-електролітного балансу, зумовленими попередньою терапією діуретиками, дієтою з обмеженням кухонної солі, діареєю, блюванням, що знаходяться на гемодіалізі та при тяжкій ренінзалежній артеріальній гіпертензії. У пацієнтів з ішемічною хворобою серця (ІХС), цереброваскулярними захворюваннями значне зниження артеріального тиску може призвести до розвитку гострого інфаркту міокарда та/або інсульту. У пацієнтів з ризиком розвитку симптоматичної артеріальної гіпотензії лікування слід розпочинати під ретельним медичним наглядом, переважно в умовах стаціонару, починаючи з нижчих доз та подальшою обережною титрацією дози. У деяких пацієнтів із серцевою недостатністю з нормальним або низьким артеріальним тиском застосування препарату Зокардіс® 30 може викликати додаткове зниження артеріального тиску. Цей ефект передбачуваний і зазвичай не спричиняє скасування лікування. Якщо виражена артеріальна гіпотензія зберігається, може знадобитися зменшення дози або відміна застосування Зокардісу 30. Артеріальна гіпотензія у пацієнтів із гострим інфарктом міокарда У пацієнтів з гострим інфарктом міокарда за наявності ризику виникнення тяжких гемодинамічних порушень внаслідок застосування вазодилатувальних засобів (пацієнти із систолічним АТ< 100 мм рт. ст., кардіогенним шоком) терапію препаратом Зокардіс® 30 починати не слід, тому що. це може призвести до розвитку тяжкої артеріальної гіпотензії. У разі персистуючої артеріальної гіпотензії (систолічний артеріальний тиск < 90 мм рт. ст. протягом більше однієї години), застосування препарату Зокардіс® 30 слід припинити. При розвитку тяжкої серцевої недостатності після гострого інфаркту міокарда препарат Зокардіс® 30 слід застосовувати лише у пацієнтів із стабільними показниками гемодинаміки. Інфаркт міокарда у пацієнтів із печінковою недостатністю Ефективність та безпека препарату Зокардіс® 30 у пацієнтів з інфарктом міокарда та порушеннями функції печінки не вивчались. Таким чином, препарат Зокардіс® 30 застосовувати у цій категорії пацієнтів. Інфаркт міокарда у пацієнтів із нирковою недостатністю Ефективність та безпека препарату Зокардіс® 30 у пацієнтів з інфарктом міокарда та нирковою недостатністю, у т.ч. що знаходяться на гемодіалізі, не вивчалися. Таким чином, препарат Зокардіс® 30 не слід застосовувати у пацієнтів з нирковою недостатністю (концентрація креатиніну у сироватці крові >2,1 мг/дл та протеїнурія >500 мг/день) та інфарктом міокарда. Реноваскулярна гіпертензія Існує підвищений ризик розвитку тяжкої гіпотензії та ниркової недостатності при застосуванні інгібіторів АПФ у пацієнтів з реноваскулярною гіпертензією та/або двостороннім стенозом ниркових артерій або стенозом ниркової артерії єдиної нирки. Застосування діуретиків у таких пацієнтів може бути тяжким фактором. У пацієнтів цієї групи застосування препарату Зокардіс 30 протипоказане. У пацієнтів з одностороннім стенозом ниркової артерії ниркова недостатність може супроводжуватися лише невеликими змінами концентрації креатиніну у плазмі. За життєвими показаннями терапію препаратом Зокардіс® 30 у пацієнтів цієї групи слід починати з малих доз в умовах стаціонару під ретельним медичним наглядом. Подальше збільшення дози слід проводити з обережністю під контролем концентрації креатиніну в плазмі крові. Перед початком терапії препаратом Зокардіс® 30 слід тимчасово відмінити лікування діуретиками та ретельно моніторувати функцію нирок протягом перших кількох тижнів. Ниркова недостатність У пацієнтів з нирковою недостатністю препарат Зокардіс® 30 слід застосовувати з обережністю, терапію слід розпочинати з менших доз. Під час терапії слід проводити ретельний контроль функції нирок. Повідомлялося про розвиток ниркової недостатності при призначенні інгібіторів АПФ, головним чином, у пацієнтів з тяжкою серцевою недостатністю або нирковими захворюваннями, включаючи стеноз ниркової артерії. У деяких пацієнтів без ознак патології з боку нирок було відмічено підвищення концентрації сечовини та креатиніну в плазмі, особливо при одночасному застосуванні діуретиків. Може знадобитися зменшення дози інгібітору АПФ та/або припинення застосування діуретика. Протягом кількох тижнів терапії рекомендується регулярний контроль функції нирок. Трансплантація нирки Досвід застосування препарату Зокардіс® 30 у пацієнтів після нещодавньої трансплантації нирки відсутній. Анафілактоїдні реакції при проведенні ЛПНГ-аферезу Клінічні дослідження показали високу частоту анафілактоїдних реакцій у пацієнтів, які приймали інгібітори АПФ, при проведенні ЛПНГ-аферезу (плазмаферез ліпопротеїнів низької щільності), подібних до тих, що зустрічаються при гемодіалізі. При проведенні ЛПНГ-аферезу інгібітори АПФ слід тимчасово замінити на гіпотензивні препарати з іншої групи. Пацієнти, що знаходяться на діалізі У пацієнтів, які перебувають на діалізі з використанням поліакрилонітрильних мембран високої пропускної здатності (напр., AN69®), на фоні застосування інгібіторів АПФ спостерігалися анафілактоїдні реакції, такі як набряк обличчя, «припливи» крові до обличчя, артеріальна гіпотензія та задишка протягом перших хвилин гемодіалізу. Тому для таких пацієнтів рекомендується використання діалізних мембран іншого типу, або застосування гіпотензивних препаратів іншої групи. Анафілактичні реакції при проведенні десенсибілізації з отрути перетинчастокрилих та після укусу комах Є повідомлення про розвиток загрозливих для життя анафілактичних реакцій у пацієнтів, які отримують інгібітори АПФ одночасно з проведенням процедури десенсибілізації (наприклад, отрутою перетинчастокрилих (геміноптера)) або після укусів комах. Подібних реакцій можна уникнути, якщо на початок десенсибілізації тимчасово припинити застосування інгібіторів АПФ. Однак вони можуть розвинутись знову при повторному прийомі препарату. Слід з обережністю застосовувати інгібітори АПФ у пацієнтів, яким проводиться така десенсибілізація та у пацієнтів, які отримують імунотерапію бджолиною отрутою. Кашель Повідомляється про появу кашлю під час лікування інгібіторами АПФ. Зазвичай кашель має непродуктивний характер і припиняється після відміни препарату. Кашель внаслідок лікування інгібіторами АПФ повинен враховуватись при диференціальній діагностиці кашлю. Печінкова недостатність Рідко при лікуванні інгібіторами АПФ спостерігається синдром, що починається з холестатичної жовтяниці, який прогресує до фульмінантного некрозу і, в окремих випадках, призводить до летального результату. Механізм розвитку цього синдрому незрозумілий. Пацієнтам, у яких при лікуванні інгібіторами АПФ з'являється жовтяниця та/або виражене підвищення активності «печінкових» ферментів, слід припинити терапію інгібіторами АПФ та забезпечити медичне спостереження. Гіперкаліємія У деяких пацієнтів, які приймають інгібітори АПФ, у т.ч. препарат Зокардіс® 30, спостерігається підвищення вмісту калію в плазмі. До групи ризику розвитку гіперкаліємії відносяться пацієнти, які страждають на ниркову недостатність або цукровий діабет, приймають калійзберігаючі діуретики або калійвмісні замінники харчової солі, інші лікарські засоби, що підвищують вміст калію в плазмі крові (наприклад, гепарин). Якщо застосування перелічених вище лікарських засобів на фоні застосування препарату Зокардіс® 30 є необхідним, рекомендується регулярний контроль вмісту калію у плазмі. Подвійна блокада ренін-ангіотензин-альдостеронової системи Є докази, що одночасне застосування інгібіторів АПФ, АРА II або аліскірену збільшує ризик розвитку артеріальної гіпотензії, гіперкаліємії та знижує функцію нирок (включаючи розвиток гострої ниркової недостатності). Одночасне застосування інгібіторів АПФ з препаратами, що містять аліскірен, протипоказане у пацієнтів з цукровим діабетом та/або з помірною або тяжкою нирковою недостатністю (ШКФ менше 60 мл/хв/1,73 м2 площі поверхні тіла) та не рекомендується у інших пацієнтів. Одночасне застосування інгібіторів АПФ з АРА II протипоказане у пацієнтів з діабетичною нефропатією та не рекомендується у інших пацієнтів. Якщо одночасне застосування двох засобів, що блокують РААС, є абсолютно необхідним, терапія повинна проводитися лише під наглядом лікаря, а також на тлі ретельного моніторингу функції нирок, вмісту електролітів у плазмі та АТ. Хірургічне втручання/загальна анастезія При широких хірургічних втручаннях з проведенням загальної анестезії інгібітори АПФ можуть спричинити артеріальну гіпотензію, аж до розвитку шоку, оскільки може блокуватися утворення ангіотензину II під впливом компенсаторного викиду реніну. Якщо неможливо відмінити препарат Зокардіс® 30, при виконанні перерахованих вище заходів слід ретельно контролювати ОЦК. Перед хірургічними втручаннями (включаючи стоматологічні процедури) необхідно попередити хірурга/анестезіолога про застосування у пацієнта Зокардіс 7,5. Нейтропенія/агранулоцитоз Нейтропенія, агранулоцитоз, тромбоцитопенія, анемія можуть розвинутись на фоні терапії інгібіторами АПФ. При нормальній функції нирок та відсутності інших ускладнень нейтропенія виникає рідко. Цей стан може розвинутись у пацієнтів з порушенням функції нирок, особливо за наявності у пацієнта системних захворювань сполучної тканини (наприклад, системного червоного вовчаку, склеродермії), під час проведення імуносупресивної терапії, у випадках одночасного застосування алопуринолу або прокаїнаміду, а також при поєднанні всіх перерахованих вище факторів. У деяких із таких пацієнтів спостерігався розвиток тяжких інфекцій, у ряді випадків резистентних до інтенсивної антибіотикотерапії. Якщо препарат Зокардіс® 30 застосовується у таких пацієнтів, рекомендується регулярний контроль кількості лейкоцитів у крові (перед застосуванням препарату,у перші 3 місяці лікування - кожні 2 тижні, і надалі - регулярний контроль). Під час лікування всі пацієнти повинні бути попереджені про необхідність повідомляти лікаря про будь-які ознаки розвитку можливої інфекції (наприклад, біль у горлі, лихоманка), за яких показано дослідження лейкоцитарної формули. При виявленні нейтропенії або підозрі на нейтропенію (кількість нейтрофілів менше 1000/мм3) препарат Зокардіс® 30 та інші препарати, що одночасно застосовуються, необхідно відмінити. Зазначені зміни мають оборотний характер. Після відміни застосування інгібітору АПФ кількість нейтрофілів досягає початкового рівня.біль у горлі, лихоманка), при яких показано дослідження лейкоцитарної формули. При виявленні нейтропенії або підозрі на нейтропенію (кількість нейтрофілів менше 1000/мм3) препарат Зокардіс® 30 та інші препарати, що одночасно застосовуються, необхідно відмінити. Зазначені зміни мають оборотний характер. Після відміни застосування інгібітору АПФ кількість нейтрофілів досягає початкового рівня.біль у горлі, лихоманка), при яких показано дослідження лейкоцитарної формули. При виявленні нейтропенії або підозрі на нейтропенію (кількість нейтрофілів менше 1000/мм3) препарат Зокардіс® 30 та інші препарати, що одночасно застосовуються, необхідно відмінити. Зазначені зміни мають оборотний характер. Після відміни застосування інгібітору АПФ кількість нейтрофілів досягає початкового рівня. Цукровий діабет У пацієнтів з цукровим діабетом, які застосовують гіпоглікемічні засоби для внутрішнього та/або інсуліну, необхідно ретельно контролювати концентрацію глюкози в плазмі крові протягом першого місяця лікування препаратом Зокардіс® 30. Підвищена чутливість/ангіоневротичний набряк Зареєстровані повідомлення про ангіоневротичний набряк (набряк Квінке) особи, кінцівок, губ, язика, голосових складок та/або гортані у пацієнтів, які отримували інгібітори АПФ у різні періоди лікування. В окремих випадках може виникати важкий ангіоневротичний набряк на тлі тривалого застосування інгібіторів АПФ. У таких випадках лікування препаратом Зокардіс® 30 слід негайно припинити, призначити гіпотензивний препарат з іншої групи та встановити відповідне медичне спостереження за пацієнтом до повного зникнення симптомів. Пацієнта слід помістити в стаціонар під лікарське спостереження на термін не менше 12-24 годин і не виписувати зі стаціонару до повного зникнення симптомів, що розвинулися. Навіть у тих випадках, коли турбує лише утруднення ковтання без утруднення дихання, пацієнти повинні тривалий час перебувати під медичним наглядом, оскільки терапія антигістамінними препаратами та кортикостероїдами може виявитися недостатньою. Ангіоневротичний набряк гортані чи мови може бути фатальним. Набряк мови, голосових складок або гортані можуть призвести до обструкції дихальних шляхів; відповідна терапія повинна бути проведена в найкоротші терміни і включати негайне підшкірне введення 0,1 % розчину адреналіну (0,3-0,5 мл) або повільне внутрішньовенне введення розчину адреналіну 1 мг/мл, розведеного згідно з інструкцією із застосування, під контролем ЕКГ та АТ, а також заходи для забезпечення прохідності дихальних шляхів. У пацієнтів негроїдної раси частота розвитку ангіоневротичного набряку при застосуванні інгібіторів АПФ є вищою, ніж у представників інших рас. Пацієнти з ангіоневротичним набряком іншої етіології в анамнезі при прийомі інгібіторів АПФ перебувають у групі підвищеного ризику розвитку цієї патології. У поодиноких випадках на фоні терапії інгібіторами АПФ розвивався інтестинальний набряк (ангіоневротичний набряк кишечника), який проявлявся болями в животі у поєднанні з нудотою та блюванням або без них), іноді без попереднього ангіоневротичного набряку обличчя та при нормальному рівні С1-естерази. Діагноз встановлюється за допомогою комп'ютерної томографії черевної порожнини, ультразвукового дослідження або хірургічного втручання. Симптоми зникали після припинення інгібіторів АПФ. Можливість розвитку інтестинального набряку необхідно враховувати під час проведення диференціальної діагностики болю у животі у пацієнтів, які приймають інгібітори АПФ. Протеїнурія Протеїнурія може траплятися, зокрема, у пацієнтів з порушенням функції нирок або тих, хто приймає відносно високі дози інгібіторів АПФ. У пацієнтів із захворюваннями нирок в анамнезі необхідно визначати вміст білка в сечі (використання тест-смужок для дослідження першої ранкової порції сечі) до лікування та періодично після його початку. Первинний гіперальдостеронізм У пацієнтів з первинним гіперальдостеронізмом, як правило, не спостерігається терапевтичної відповіді на гіпотензивні препарати, що інгібують РААС. Таким чином, застосування препарату Зокардіс® 30 у цій категорії пацієнтів не рекомендується. Аортальний або мітральний стеноз/гіпертрофічна обструктивна кардіоміопатія Подібно до інших інгібіторів АПФ, препарат Зокардіс® 30 слід застосовувати з обережністю у пацієнтів зі стенозом аортального або мітрального клапанів та обструкцією виходу лівого шлуночка, а також у пацієнтів з гіпертрофічною обструктивною кардіоміопатією. Псоріаз Подібно до інших інгібіторів АПФ, препарат Зокардіс® 30 слід застосовувати з обережністю у пацієнтів з псоріазом. Етнічні відмінності Подібно до інших інгібіторів АПФ, препарат Зокардіс® 30 може бути менш ефективним щодо зниження АТ у представників негроїдної раси порівняно з особами інших рас, можливо, через низький рівень реніну у пацієнтів з артеріальною гіпертензією у цій популяції. Ця відмінність може бути усунена шляхом додаткового призначення діуретиків. Непереносимість галактози, дефіцит лактази або синдром мальабсорбції глюкози-галактози Препарат Зокардіс® 30 містить лактозу, тому його застосування у пацієнтів із спадковою непереносимістю галактози, дефіцитом лактази та синдромом мальабсорбції глюкози та галактози протипоказано. Алкоголь У період застосування препарату Зокардіс® 30 не рекомендується вживати алкогольних напоїв, т.к. алкоголь посилює антигіпертензивну дію препарату. Вплив на здатність до керування автотранспортом та управління механізмами У період лікування препаратом Зокардіс® 30 необхідно дотримуватись обережності при керуванні транспортними засобами та іншими механізмами, заняття потенційно небезпечними видами діяльності, що вимагають підвищеної концентрації уваги та швидкості психомоторних реакцій, т.к. можливий розвиток сонливості, підвищеної стомлюваності та запаморочення. Умови зберігання Зберігати при температурі не вище 25 °С. Зберігати у недоступному для дітей місці!Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему