Байер Фарма АГ Хиты продаж
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
Фасовка: N28 Форма выпуска: таб. Упаковка: блистер Производитель: Байер Фарма АГ Завод-производитель: Bayer Weimar GmbH & Co. KG(Германия) Действующее вещество: Дроспиренон + Этинилэстрадиол + Кальция левомефолинат.
Фасування: N84 Форма випуску таб. покриті плівковою оболонкою Упаковка: блістер Виробник: Баєр Фарма АГ Завод-виробник: Bayer Weimar GmbH & Co. KG(Німеччина) Діюча речовина: Дроспіренон + Етинілестрадіол + Кальція левомефолінат.
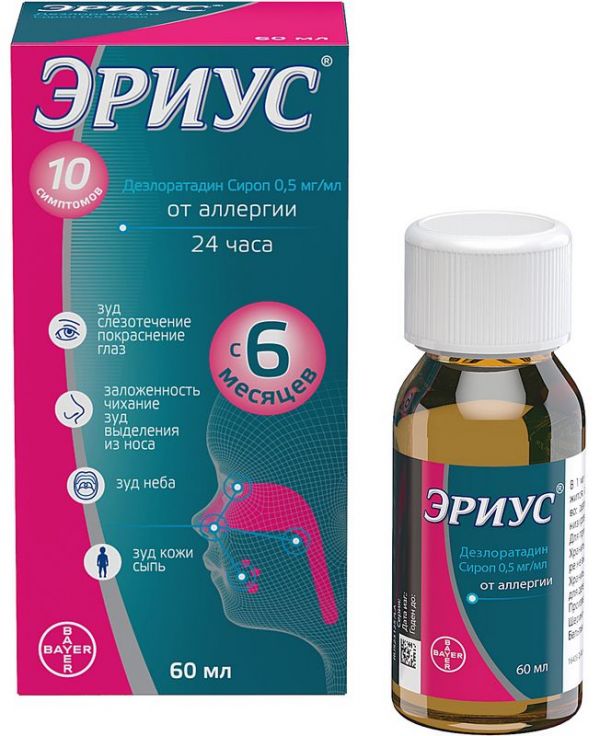
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему.
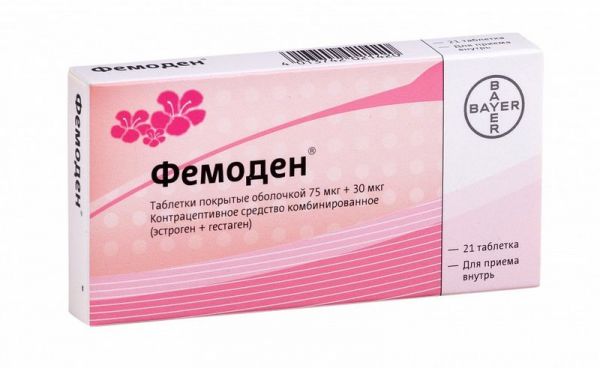
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему.
22 798,00 грн
22 758,00 грн
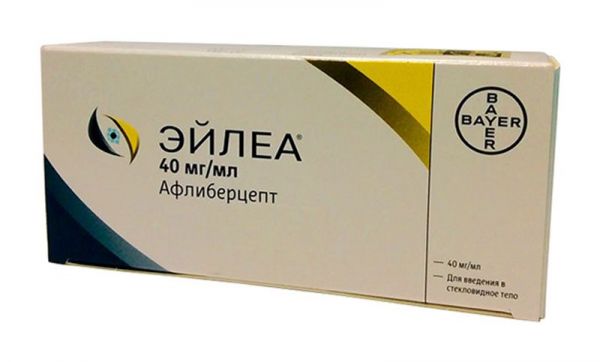
Дозування: 40 мг/мл Фасування: N1 Форма випуску: р-р д/внутрішньоочні введення Упакування: фл. Виробник: Баєр Фарма АГ Завод-виробник: Регенерон Фармасьютікалз Інк(США) Діюча речовина: Афліберцепт. .
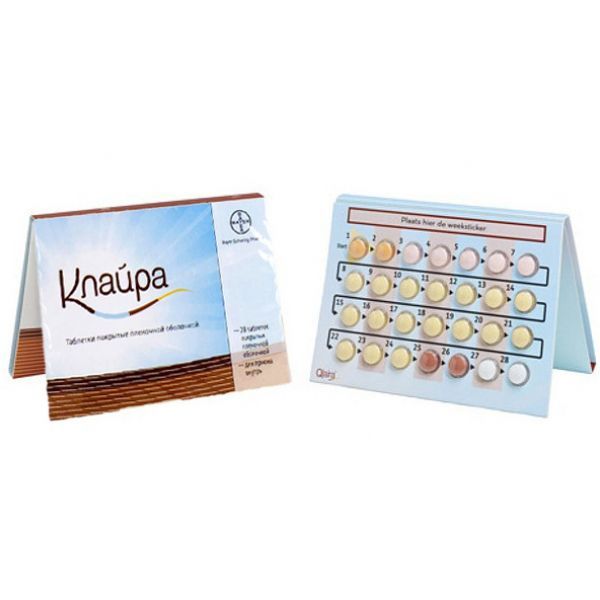
Фасування: N21 Форма випуску: драже Упакування: упак. Виробник: Баєр Фарма АГ Завод-виробник: Bayer Weimar GmbH & Co. KG(Німеччина) Діюча речовина: Гестоден + Етинілестрадіол.
Склад, форма випуску та упаковкаКраплі для прийому внутрішньо - 100 мл: активні речовини: іберійки гіркої (Iberis amara L., Cruciferae) цілої свіжої рослини екстракт рідкий (1:1,5–2,5; екстрагент етанол 50%) – 15 мл; дягиля лікарського (Angelica archangelica L., Umbelliferae) коренів сухих рідкий екстракт (1:2,5–3,5; екстрагент етанол 30%) - 10 мл; ромашки аптечної (Matricaria chamomilla L., Compositae) квіток сухих рідкий екстракт (1:2–4; екстрагент етанол 30%) - 20 мл; кмину звичайного (Carum carvi L., Umbelliferae) плодів сухих рідкий екстракт (1:2,5–3,5; екстрагент етанол 30%) - 10 мл; розторопші плямистої (Silybum marianum (L.) Gaertn., Compositae) плодів сухих рідкий екстракт (1:2,5–3,5; екстрагент етанол 30%) - 10 мл; меліси лікарської (Melissa officinalis L., Labiatae) листя сухих екстракт рідкий (1:2,5–3,5; екстрагент етанол 30%) – 10 мл; м'яти перцевої (Mentha piperita L.,Labiatae) листя сухих екстракт рідкий (1:2,5–3,5; екстрагент етанол 30%) – 5 мл; чистотілу травневого (Chelidonium majus L., Papaveraceae) трави сухий екстракт рідкий (1:2,5–3,5; екстрагент етанол 30%) – 10 мл; солодки голої (Glycyrrhiza glabra L., Leguminosae) коренів сухих екстракт рідкий (1:2,5–3,5; екстрагент етанол 30%) – 10 мл; вміст етанолу: близько 31% (в об'ємному відношенні). Краплі для вживання. У флаконі темного скла з крапельницями і кришкою, що накручується, з контролем першого розкриття по 20, 50 або 100 мл. 1 фл. у картонній пачці.Опис лікарської формиВід прозорої до трохи каламутної рідини темно-коричневого кольору. У процесі зберігання допускається утворення незначного осаду.Фармакотерапевтична групаПротизапальне, що регулює тонус та моторику ШКТ.ФармакокінетикаДані відсутні.ФармакодинамікаПрепарат має виражену протизапальну дію, а також нормалізує тонус гладкої мускулатури ШКТ: сприяє усуненню спазму без впливу на нормальну перистальтику, а при зниженому тонусі та моториці має тонізуючу, прокінетичну дію. В експерименті in vitro пригнічує зростання 6 підвидів Helicobacter pylori. Іберогаст® знижує інтенсивність виразки слизової оболонки шлунка, секреції соляної кислоти, зменшує концентрацію ЛТ, посилює продукцію муцинів, підвищує концентрацію мукопротективного ПГЕ2 у слизовій оболонці шлунка.Показання до застосуванняфункціональні розлади шлунково-кишкового тракту (в т.ч. синдром роздратованого кишечника), що виявляються тяжкістю в епігастральній ділянці, спазмами шлунка або кишечника, відрижкою, нудотою, метеоризмом, запором, діареєю або їх чергуванням; гастрит, виразкова хвороба шлунка та дванадцятипалої кишки (у складі комплексної терапії).Протипоказання до застосування- підвищена чутливість до компонентів препарату; калькульозний холецистит; дитячий вік до 18 років (через недостатність клінічних даних). З обережністю: захворювання печінки; алкоголізм; черепно-мозкова травма; захворювання головного мозку (через вміст етанолу у препараті).Вагітність та лактаціяПрепарат не слід застосовувати під час вагітності, а також у період грудного вигодовування.Побічна діяМожливі алергічні шкірні реакції, задишка, а також нудота, блювання, діарея. При появі побічних реакцій необхідно відмінити препарат та звернутися до лікаря.Взаємодія з лікарськими засобамиВзаємодія з іншими ЛЗ зараз невідома. Слід враховувати можливість взаємодії з ЛЗ, метаболізм яких здійснюється за участю CYP450 (коріння солодки, плоди розторопші, квітки ромашки можуть інгібувати на ряд ізоферментів CYP450). При цьому дані ефекти мали дозозалежний характер і відзначалися при застосуванні окремих компонентів у концентраціях, що багаторазово перевищують рекомендовані добові дози препарату Іберогаст®.Спосіб застосування та дозиВсередину. Приймати перед або під час їжі з невеликою кількістю води по 20 крапель 3 рази на день. Тривалість терапії – 4 тиж. Збільшення тривалості курсу та проведення повторних курсів лікування можливе за рекомендацією лікаря.ПередозуванняДосі про випадки передозування не повідомлялося.Запобіжні заходи та особливі вказівкиЯкщо виразність симптомів захворювання не зменшується протягом 14 днів застосування препарату або симптоми погіршуються, або виникають нові скарги, необхідно звернутися до лікаря. Вміст у складі препарату етилового спирту становить від 295 до 326% (за обсягом). При прийомі однієї разової дози (20 крапель) пацієнт отримує до 0,24 г абсолютного етилового спирту. У максимальній добовій дозі препарату (60 крапель) міститься до 0,72 г абсолютного етилового спирту, що нижче ніж вміст спирту в 200 мл яблучного соку або 75 мл кефіру. У процесі зберігання можливе легке помутніння або випадання незначного осаду, що не впливає на терапевтичну ефективність препарату. Перед застосуванням вміст флакона слід збовтати. Вплив на здатність керувати транспортними засобами та працювати з механізмами. Слід бути обережними при виконанні потенційно небезпечних видів діяльності, що вимагають підвищеної концентрації уваги і швидкості психомоторних реакцій (в т.ч. керування транспортними засобами, робота з механізмами, що рухаються, робота диспетчера і оператора).Умови відпустки з аптекБез рецептаВідео на цю тему
3 852,00 грн
3 821,00 грн
Склад, форма випуску та упаковкаКонцентрат – 1 амп. (1 мл): Активна речовина: илопросту трометамол 27 мкг, що відповідає вмісту илопросту 20 мкг. Допоміжні речовини: трометамол, етанол 96%, хлорид натрію, хлористоводнева кислота 0.1М, вода д/і. 1 мл – ампули безбарвного скла місткістю 1 мл (5) – піддони картонні (1) – пачки картонні.Опис лікарської формиКонцентрат для приготування розчину для інфузій; прозорий, безбарвний або майже безбарвний.Фармакотерапевтична групаІлопрост є синтетичним аналогом простацикліну, інгібує агрегацію, адгезію та реакцію вивільнення тромбоцитів; розширює артеріоли та венули; підвищує щільність капілярів (відновлює порушену мікроциркуляцію за допомогою індукції вазодилатації, гальмування активації тромбоцитів, відновлення та захисту ендотелію, активації ендогенного фібринолізу та коригування дисбалансу в системі цитокінів), знижує підвищену судинну проникність; активує ендогенний фібриноліз; виявляє протизапальний ефект: пригнічує адгезію та міграцію лейкоцитів після пошкодження ендотелію, а також накопичення лейкоцитів у пошкодженій тканині, зменшує вироблення фактора некрозу пухлини (ФНПα).ФармакокінетикаРозподіл Рівноважна концентрація в плазмі досягається дуже швидко, через 10-20 хв після початку внутрішньовенної інфузії. Час її досягнення лінійно залежить від швидкості інфузій, при швидкості інфузій 3 нг/кг/хв досягається концентрація приблизно дорівнює 135±24 пг/мл. Після закінчення інфузій концентрація илопросту у плазмі дуже швидко знижується (це зумовлено дуже високою інтенсивністю його метаболізму). Метаболічний кліренс становить приблизно 20±5 мл/кг/хв. T1/2 ;з плазми крові в термінальній фазі розподілу становить близько 0.5 год. Через 2 години після припинення інфузій вміст лікарської речовини становить менше 10% від рівноважної концентрації. Зв'язування з альбумінами плазми становить 60%. Метаболізм Ілопрост метаболізується, головним чином, шляхом Р-окислення бічного карбоксильного ланцюга. У незміненому вигляді речовина з організму не виділяється. Головний метаболіт – тетранорилопрост, виявляється у сечі у вільному вигляді та у чотирьох кон'югованих формах діастереоізомерів. Як показали експерименти на тваринах, тетранорилопрост фармакологічно неактивний. Результати досліджень in vitro вказують на подібний характер метаболізму илопросту в легенях після внутрішньовенного введення або вдихання. Виведення Виведення илопросту після внутрішньовенних інфузій у суб'єктів з нормальною функцією нирок і печінки в більшості випадків характеризується двофазним профілем із середніми T1/2; тривалістю, відповідно, 3-5 хв і 15-30 хв. Загальний кліренс ілопросту дорівнює приблизно 20 мл/кг/хв, вказуючи на те, що метаболізм ілопросту відбувається частково поза печінкою. Було проведено дослідження балансу маси з використанням илопросту, міченого 3Н, у здорових суб'єктів. Після внутрішньовенних інфузій виведення загальної радіоактивності склало 81%, при цьому 68% було виведено із сечею, а 12% - з калом. Елімінація метаболітів з плазми та виведення їх із сечею мають двофазний характер, причому T1/2; з плазми становить у першу фазу близько 2 год, у другу – близько 5 год, а для сечі – відповідно 2 та 18 год. Фармакокінетика в особливих клінічних випадках При нирковій недостатності У дослідженні з використанням внутрішньовенних інфузій ілопросту було показано, що у пацієнтів з термінальною стадією ниркової недостатності, які періодично отримують лікування діалізом, кліренс значно нижчий (середній кліренс = 5±2 мл/хв/кг), ніж у пацієнтів з нирковою недостатністю, які не отримують лікування діалізом (середній кліренс = 18±2 мл/хв/кг). При порушенні функції печінки Оскільки илопрост інтенсивно метаболізується у печінці, зміни печінкової функції впливають на концентрацію препарату у плазмі крові. Результати дослідження з внутрішньовенним введенням препарату включали дані 8 пацієнтів, які страждають на цироз печінки. Середній кліренс илопросту становив за розрахунками 10 мл/хв/кг. Вік та стать Фармакокінетика илопроста не залежить від віку та статі хворого.Клінічна фармакологіяАнтиагрегант. Синтетичний аналог простацикліну.Показання до застосуванняОблітеруючий тромбангіїт (хвороба Бюргера) на пізніх стадіях при критичній ішемії кінцівок у випадках відсутності показань до реваскуляризації; важкі форми оклюзійного захворювання периферичних артерій, особливо у випадках ризику ампутації та при неможливості хірургічної операції на судинах або ангіопластики; важкий синдром Рейно, що веде до інвалідизації, що не піддається терапії іншими лікарськими засобами.Протипоказання до застосуванняПатологічні стани, при яких дія илопросту на тромбоцити може підвищити ризик кровотечі (наприклад, виразкова хвороба шлунка або дванадцятипалої кишки на стадії загострення, травма, внутрішньочерепна кровотеча); тяжка ІХС або нестабільна стенокардія; інфаркт міокарда протягом останніх 6 місяців; гостра серцева недостатність або хронічна застійна серцева недостатність ІІ-ІV стадії (за класифікацією NYHA); тяжкі порушення ритму серцевих скорочень; підозра на застійні явища у малому колі кровообігу; період лактації; вагітність; підвищена чутливість до илопросту або до інших компонентів препарату. З обережністю: у пацієнтів з порушенням мозкового кровообігу за останні 3 місяці (наприклад, минуще ішемічне порушення, інсульт). Такі пацієнти потребують ретельної оцінки співвідношення користі та ризику лікування. При нирковій недостатності, що потребує діалізу, та при цирозі печінки виведення илопросту знижується. Необхідно вжити заходів проти подальшого зниження АТ у пацієнтів з початково (до початку терапії Іломедіном) низькими цифрами АТ; пацієнти з тяжкими захворюваннями серця повинні перебувати під ретельним моніторним контролем. Слід враховувати можливість розвитку ортостатичної гіпотензії при переході пацієнтів із горизонтального положення у вертикальне після закінчення введення Іломедіну.Вагітність та лактаціяІломедин не слід призначати жінкам при вагітності та в період лактації. Дані щодо застосування илопросту у вагітних жінок відсутні. Відповідно до доклінічним дослідженням илопрост надає токсичну дію на плід у щурів, але не у кроликів та мавп. Т.к. потенційний ризик терапевтичного застосування илопросту при вагітності не відомий, при лікуванні илопростом жінки фертильного віку мають використовувати надійні засоби контрацепції. В даний час відсутні відомості про проникнення илопросту в грудне молоко у людини, однак, оскільки є відомості про те, що илопрост може в невеликій кількості проникати в молоко у щурів, його не слід вводити матерям, що годують. Застосування у дітей В даний час є лише поодинокі звіти про застосування цього препарату у дітей та підлітків.Побічна діяНайбільш небажаними реакціями (≥10%), що найчастіше спостерігалися, відміченими при застосуванні Іломедіну в клінічних дослідженнях, були головний біль, припливи, нудота, блювання, гіпергідроз. Зазвичай ці побічні ефекти виникають на початку лікування при підборі дози, що максимально переноситься, і швидко зникають зі зменшенням дози. Найбільш серйозними небажаними реакціями, відміченими при застосуванні Іломедіну, були цереброваскулярні порушення, інфаркт міокарда, тробоемболія легеневої артерії, серцева недостатність, судоми, гіпотензія, тахікардія, бронхіальна астма, стенокардія, задишка та набряк легенів. Інша група побічних ефектів пов'язана з реакціями у місці введення. Так, у місці введення може виникнути почервоніння та біль, а дилатація шкірних судин іноді може призвести до виникнення еритеми у вигляді смужки над місцем інфузії. Небажані побічні ефекти, зазначені при застосуванні Іломедіну під час клінічних досліджень, розподілені за частотою виникнення відповідно до наступної градації: дуже часті (≥1/10), часті (≥1/100 та <1/10), нечасті (≥1/ 1000 та <1/100, рідкісні (≥1/10 000 та <1/1000), дуже рідкісні (<1/10 000). Профіль безпеки Іломедіна оцінюється на основі об'єднаних даних клінічних досліджень та постмаркетингового застосування. Приблизні показники частоти засновані на сумарній базі даних за 3325 пацієнтами, які отримували илопрост у ході як контрольованих, так і неконтрольованих клінічних досліджень, або в рамках програми благодійно-випробувального використання. Дані отримані головним чином у літніх пацієнтів, та пацієнтів з множинною патологією, які страждають від оклюзійної хвороби периферичних артерій у III та IV стадіях, а також у пацієнтів з облітеруючим тромбангіїтом. Дуже часті Часті Нечасті Рідкісні Порушення метаболізму та харчування ; зниження апетиту ; ; Нервова система головний біль апатія, сплутаність свідомості, запаморочення/вертиго, парестезія/підвищена шкірна чутливість, гіперестезія/почуття печіння, неспокій/збудження, загальмованість, сонливість судоми*, непритомність, тремор, занепокоєння, депресія, галюцинації, мігрень ; З боку органу зору ; ; порушення чіткості зору, подразнення слизової оболонки очей, біль в очах ; З боку органу слуху ; ; ; вестибулярні порушення З боку серцево-судинної системи припливи гіпотензія*, тахікардія, брадикардія, стенокардія*, підвищений артеріальний тиск інфаркт міокарда*, серцева недостатність*, аритмія/екстрасистолія, цереброваскулярні порушення*/цереброваскулярна ішемія, тромбоз глибоких вен, емболія легеневої артерії* ; З боку системи кровотворення ; ; тромбоцитопенія ; З боку дихальної системи: ; задишка* бронхіальна астма*, ; набряк легенів* кашель З боку шлунково-кишкового тракту нудота, блювання діарея, абдомінальний дискомфорт/біль діарея з кров'ю; ректальна кровотеча, диспепсія, ректальні тенезми, запор, відрижка, дисфагія, сухість у роті/зміна смаку проктит З боку печінки та жовчовивідних шляхів ; ; жовтяниця ; З боку шкіри та підшкірних тканин гіпергідроз ; свербіння ; З боку кістково-м'язової системи ; біль у жувальних м'язах/тризм, міалгія, артралгія тетанія, м'язові спазми, гіпертонус ; З боку сечовидільної системи ; ; біль у ділянці нирок; везикальні тенезми, зміни у показниках сечі; дизурія, порушення з боку сечовивідних шляхів ; Загальна патологія та місцеві реакції ; біль, гіпертермія, підвищення температури тіла, відчуття тепла, загальна слабкість/нездужання, озноб, стомлюваність/втома, спрага, місцеві реакції (еритема, біль, флебіт) реакції гіперчутливості ; * Повідомлялося про загрозливі для життя наслідки або летальний кінець. Ілопрост може провокувати стенокардію, особливо у пацієнтів з ІХС. Застосування илопросту у комбінації з інгібіторами агрегації тромбоцитів, гепарином або антикоагулянтами непрямої дії (похідними кумарину) підвищує ризик кровотечі.Взаємодія з лікарськими засобамиЧерез можливу взаємодію не можна змішувати Іломедин в одному розчині з іншими лікарськими засобами. Ілопрост посилює антигіпертензивну дію β-адреноблокаторів, блокаторів повільних кальцієвих каналів та всіх судинорозширювальних засобів, а також інгібіторів АПФ. Якщо виникає значна артеріальна гіпотензія, АТ вдасться скоригувати, зменшивши дозу илопроста. Оскільки ілопрост пригнічує функції тромбоцитів, його застосування в комбінації з гепарином або антикоагулянтами непрямої дії (похідними кумарину) або іншими інгібіторами агрегації тромбоцитів (ацетилсаліцилової кислотою, нестероїдними протизапальними засобами, інгібіторами фосфодіестерази та кровообігу, У разі інфузію Иломедина слід припинити. Застосування ацетилсаліцилової кислоти в дозі до 300 мг на добу курсом 8 днів, що передує застосуванню Іломедіну, не впливало на фармакокінетику илопросту. У дослідженні на тваринах було виявлено, що илопрост може спричинити зниження рівноважної концентрації препаратів тканинного активатора плазміногену (ТАП) у плазмі. Результати досліджень у людини показують, що інфузії ілопросту не зачіпають фармакокінетику багаторазових пероральних доз дигоксину у пацієнтів, і що при одночасному застосуванні з препаратами ТАП ілопрост не впливає на його фармакокінетику. В експериментах на тварин судинорозширювальна дія илопросту послаблювалася, якщо піддослідні тварини попередньо отримували кортикостероїд, проте інгібуюча дія на агрегацію тромбоцитів при цьому не змінювалася. Значення цих даних для клініки поки що не встановлено. Хоча клінічних досліджень не проводилося, дослідження in vitro, в ході яких вивчався інгібуючий потенціал ілопросту щодо активності ферментів системи цитохрому Р450, виявили, що суттєве пригнічення метаболізму лікарських засобів цими ферментами внаслідок дії на них илопросту малоймовірне.Спосіб застосування та дозиТривалість лікування – до 4 тижнів. Іломедин повинен застосовуватися тільки в умовах ретельного моніторного контролю в лікарнях або амбулаторних установах, які мають відповідні технічні можливості. Перед початком лікування у жінок слід виключити вагітність. Іломедин повинен застосовуватися лише після розведення. Розчин має бути свіжоприготовленим. Вміст ампули та розчинник повинні бути ретельно перемішані. Розведення Необхідно суворо дотримуватися методу розведення в залежності від способу введення розчину. При використанні інфузомату (інфузійний насос) Вміст ампули 1 мл концентрату для приготування розчину для інфузій розводять стерильним 0.9% розчином хлориду натрію або 5% розчином глюкози (декстрози) для ін'єкцій до об'єму 100 мл. Вміст ампули 2.5 мл концентрату для приготування розчину для інфузій розводять стерильним 0.9% розчином хлориду натрію або 5% розчином глюкози (декстрози) для ін'єкцій до об'єму 250 мл. При використанні автоматичного шприца Вміст ампули 1 мл концентрату для приготування розчину для інфузій розводять стерильним 0.9% розчином хлориду натрію або 5% розчином глюкози (декстрози) для ін'єкцій до об'єму 10 мл. Вміст ампули 2.5 мл концентрату для приготування розчину для інфузій розводять стерильним 0.9% розчином хлориду натрію або 5% розчином глюкози (декстрози) для ін'єкцій до об'єму 25 мл. Після розведення Іломедин вводять щодня у вигляді 6-годинних інфузій у периферичну вену або встановлений у центральній вені катетер. Швидкість введення (доза) залежить від індивідуальної переносимості та становить 0.5-2.0 нг/кг маси тіла/хв. Необхідно контролювати АТ та ЧСС на початку інфузій та при кожному збільшенні дози препарату. Протягом перших 2-3 днів визначають індивідуальну переносимість препарату – лікування починають із швидкості введення 0.5 нг/кг/хв протягом 30 хв. Після цього дозу поступово збільшують на 0.5 нг/кг/хв приблизно через кожні 30 хв. Точну швидкість інфузій розраховують виходячи з маси тіла при максимальній дозі, що переноситься, в межах від 0.5 до 2.0 нг/кг/хв. Залежно від частоти таких побічних реакцій, як головний біль, нудота або зниження артеріального тиску, швидкість інфузії слід зменшувати до максимально переносимої. При розвитку тяжких побічних реакцій інфузію слід перервати. Лікування має бути продовжено зазвичай протягом 4 тижнів, застосовуючи дози, які добре переносилися у перші 2-3 дні попереднього курсу лікування. Швидкість інфузії (мл/год) для введення різних доз під час використання інфузомату (інфузійного насоса) Наступна таблиця може використовуватися для розрахунку швидкості інфузії, що відповідає масі тіла конкретного пацієнта та дозі, яку потрібно ввести. Маса тіла (кг) Доза (нг/кг/хв) 0.5 1.0 1.5 2.0 Швидкість інфузії (мл/год) 40 6.0 12 18.0 24 50 7.5 15 22.5 30 60 9.0 18 27.0 36 70 10.5 21 31.5 42 80 12.0 24 36.0 48 90 13.5 27 40.5 54 100 15.0 30 45.0 60 110 16.5 33 49.5 66 Швидкість інфузії (мл/год) для введення різних доз під час використання автоматичного шприца Наступна таблиця може використовуватися для розрахунку швидкості інфузії, що відповідає масі тіла конкретного пацієнта та дозі, яку потрібно ввести. Маса тіла, (кг) Доза (нг/кг/хв) 0.5 1.0 1.5 2.0 Швидкість інфузії (мл/год) ; 40 0.60 1.2 1.80 2.4 50 0.75 1.5 2.25 3.0 60 0.90 1.8 2.70 3.6 70 1.05 2.1 3.15 4.2 80 1,20 2.4 3.60 4.8 90 1.35 2.7 4.05 5.4 100 1.50 3.0 4.50 6.0 ПЗ 1.65 3.3 4.95 6.6 У пацієнтів із системною склеродермією, які страждають на синдром Рейно, для досягнення поліпшення, що триває кілька тижнів, часто досить короткого курсу лікування (3-5 днів). Не рекомендується проводити безперервні інфузії протягом кількох днів через можливість розвитку тахіфілаксії, що виражається в ослабленні дії на тромбоцити, і можливість виникнення синдрому рикошету, що виявляється у підвищенні схильності до агрегації тромбоцитів при завершенні курсу терапії. Разом з тим, повідомлення про будь-які клінічні ускладнення, пов'язані з цими феноменами, відсутні. При нирковій недостатності, що вимагає діалізу, і при цирозі печінки виведення илопросту знижується. У цих випадках необхідно зменшити рекомендовану дозу в 2 рази.ПередозуванняСимптоми: можливе зниження або підвищення артеріального тиску, а також головний біль, приплив крові до обличчя, нудота, блювання і діарея, брадикардія або тахікардія, біль у гомілках або в спині. Лікування: рекомендується переривання інфузії, подальше моніторування пацієнтів та симптоматична терапія. Специфічні антидоти невідомі.Запобіжні заходи та особливі вказівкиВ надії на успіх консервативної терапії илопростом не слід відкладати хірургічну операцію хворим, які потребують екстреної ампутації ноги (наприклад, при інфікованій газовій гангрені). Пацієнтам слід рекомендувати відмовитися від куріння. Випадкове введення нерозбавленого розчину Іломедіну у прилеглі тканини може призвести до їх локальної зміни в місці ін'єкції (почервоніння, біль, свербіж, відчуття жару). Слід уникати прийому препарату всередину та його попадання на слизові оболонки. Потрапляючи на шкіру, илопрост може призвести до тривалої, хоч і безболісної, еритеми. Тому необхідно бути обережними і уникати контакту препарату зі шкірою. При попаданні илопросту на будь-яку ділянку шкіри його слід негайно промити великою кількістю води або фізіологічним розчином хлориду натрію. Використання у педіатрії В даний час є лише поодинокі звіти про застосування цього препарату у дітей та підлітків.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. діючі речовини: кальцій (кальція цитрату тетрагідрат та кальцію карбонат) 500 мг, вітамін D3 (колекальциферол) 200 ME, магній (магнію оксид) 40 мг, цинк (цинку оксид) 7,5 мг, мідь (міді оксид) 1 мг, марганець (Марганцю сульфат) 1,8 мг, бор (натрію борат декагідрат) 250 мкг; допоміжні речовини: мальтодекстрин 25 мг, мікрокристалічна целюлоза 49,05 мг, кроскармелоза натрію 38 мг, стеаринова кислота 16,3 мг, сої полісахарид 15 мг, лаурилсульфат натрію 5 мг; оболонка: гіпромелоза 26,328 мг, титану діоксид 12,643 мг, магнію силікат 5 мг, тріацетин 5,689 мг, мінеральна олія 2,845 мг, алюмінієвий лак на основі барвника червоний чарівний № 6) 0,079 мг, алюмінієвий лак на основі барвника діамантовий блакитний (Синій № 1) 0,04 мг. По 30, 60 і 120 таблеток у флаконі з поліетилену високої щільності з кришкою, що загвинчується, з поліетилену високої щільності, опечатаної полімерною плівкою. Шийка флакона опечатане захисною упаковкою з фольги. Флакон разом з інструкцією з медичного застосування препарату поміщають у картонну пачку.Опис лікарської формиТаблетки двоопуклі, овальної форми, покриті плівковою оболонкою рожевого кольору, з ризиком на одному боці.Фармакотерапевтична групаКальцієво-фосфорний обмін регулятор.ФармакодинамікаКомбінований препарат, що містить вітаміни, мікро- та макроелементи; дія обумовлена властивостями, що входять до складу інгредієнтів. Кальцій бере участь у формуванні кісткової тканини, знижує резорбцію (розсмоктування) та збільшує щільність кісткової тканини, попереджає захворювання опорно-рухового апарату, сприяє зміцненню кісткової системи та суглобів. Кальція цитрат забезпечує засвоєння кальцію незалежно від функціонального стану ШКТ, що застосовується для лікування пацієнтів зі зниженою секреторною функцією ШКТ, а також на фоні лікування препаратами для зниження секреції; знижує рівень маркерів резорбції кісткової тканини, що свідчить про уповільнення процесів руйнування кісткової тканини; регулює рівень паратгормону, що призводить до покращення регуляції кальцієвого гомеостазу; не збільшує вміст оксалатів та кальцію в сечі, отже, не викликає ризику утворення каменів у нирках; не блокує засвоєння заліза, що знижує ризик розвитку залізодефіцитної анемії Колекальциферол (вітамін D3) регулює обмін кальцію та фосфору в організмі, бере участь у формуванні кісткового скелета, сприяє збереженню структури кісток, посилює всмоктування кальцію в кишечнику та реабсорбцію фосфору у ниркових канальцях. Магній бере участь у формуванні м'язової та кісткової тканин, а також бере участь у синтезі білка (у тому числі колагену І типу). Цинк та магній необхідні для синтезу органічного кісткового матриксу. Цинк сприяє синтезу статевих гормонів, що перешкоджає руйнуванню кісткової тканини. Сприятливо впливає на щільність кісткової тканини. Марганець бере участь в утворенні протеогліканів, що покращує якість кісткової тканини та формує протеїновий (колагеновий) матрикс кісткової тканини. Мідь бере участь у синтезі колагену та еластину, що входить до складу кісткової та сполучної тканини, що впливає на процеси утворення кісткової маси. Бор знижує надмірну активність паратгормону, покращує абсорбцію кальцію, зменшує ризик розвитку дефіциту холекальциферолу, сприяє запобіганню остеопорозу.Показання до застосуванняПрофілактика та комплексне лікування остеопорозу різного генезу: у жінок у період менопаузи (природної та хірургічної); в осіб, які тривало приймають глюкокортикостероїди та імунодепресанти. Терапія захворювань опорно-рухового апарату: для покращення консолідації травматичних переломів. Для поповнення дефіциту кальцію та мікроелементів у підлітків.Вагітність та лактаціяУ період вагітності та грудного вигодовування прийом препарату погодити з лікарем. Суточная доза для беременных не должна превышать 1500 мг кальция и 600 ME витамина D3, так как гиперкальциемия, развивающаяся на фоне передозировки в период беременности, может вызвать дефекты умственного и физического развития ребенка. У кормящих женщин следует учитывать, что колекальциферол и его метаболиты проникают в грудное молоко. Это следует учитывать при дополнительном назначении кальция и витамина D3 ребенку.Побочные действияТошнота, рвота, метеоризм, диарея, запор, гиперкальциемия и гиперкальциурия, аллергические реакции (зуд, сыпь крапивница).Взаимодействие с лекарственными средствамиПри одновременном применении препарата Кальцемин® Адванс с витамином А уменьшается токсичность витамина D3. Фенитоин, барбитураты, глюкокортикоиды уменьшают эффективность витамина D3. Слабительные средства снижают абсорбцию витамина D3. Глюкокортикоиды, гормональные противозачаточные средства для системного применения, левотироксин снижают всасывание ионов кальция. При одновременном применении тетрациклинов интервал между приемами должен быть не менее 3 часов, бисфосфонатов и натрия фторида (нарушается их всасывание) - не менее 2 часов. При одновременном применении препарата Кальцемин® Адванс с сердечными гликозидами повышается их токсичность (необходим контроль ЭКГ и клинического состояния), с тиазидными диуретиками - увеличивается риск развития гиперкальциемии, с фуросемидом и другими „петлевыми” диуретиками - увеличивается выведение кальция почками. Не следует применять Кальцемин® Адванс совместно с блокаторами кальциевых каналов. Не рекомендуется одновременный прием препарата с антацидами, которые содержат алюминий, из-за снижения их эффективности.Способ применения и дозыПриймати внутрішньо під час їжі. Комплексна терапія остеопорозу – по 1 таблетці 2 рази на день. Профілактика остеопорозу – по 1 таблетці на день. При застосуванні препарату для профілактики та комплексної терапії остеопорозу тривалість лікування визначається лікарем індивідуально. Середня тривалість курсу для профілактики – 2 місяці; при лікуванні остеопорозу – 3 місяці. Терапія захворювань опорно-рухового апарату: для покращення консолідації травматичних переломів – по 1 таблетці на день; тривалість лікування 4-6 тижнів. Для поповнення дефіциту кальцію та мікроелементів у підлітків з 12 років – по 1 таблетці на день. Середня тривалість лікування 4-6 тижнів.ПередозуванняГіпервітаміноз вітаміну D3, гіперкальціємія та гіперкальціурія. Симптоми: спрага, поліурія, зниження апетиту, запор, нудота, блювання, запаморочення, м'язова слабкість, головний біль, непритомні стани, кома, підвищена стомлюваність, біль у кістках, психічні розлади, нефрокальциноз, біль у животі, сечокам'яна хвороба, у тяжких - Серцеві аритмії. При тривалому застосуванні у дозах понад 2500 мг кальцію – пошкодження нирок, кальциноз м'яких тканин. У разі виявлення перших ознак передозування, необхідно зменшити дозу або припинити застосування препарату, звернутися до лікаря. У разі гіперкальціурії, що перевищує 7,5 ммоль/добу (300 мг/добу), необхідно зменшити дозу або припинити прийом препарату. Лікування: регідратація, застосування петлевих діуретиків (наприклад, фуросеміду), глюкокортикостероїдів, кальцитоніну, бісфосфонатів, у тяжких випадках проведення гемодіалізу. При випадковому передозуванні слід викликати блювання, промити шлунок. Терапія симптоматична.Запобіжні заходи та особливі вказівкиДоза не повинна перевищувати зазначену в інструкції, оскільки підвищене споживання кальцію може пригнічувати всмоктування кишечнику заліза, цинку та інших необхідних мінералів. Вплив на здатність до керування автотранспортом та управління механізмами Відсутні дані про вплив препарату на швидкість психомоторних реакцій при водінні автомобіля та роботі з точними механізмами.Умови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. діючі речовини: кальцій (кальція цитрату тетрагідрат та кальцію карбонат) 500 мг, вітамін D3 (колекальциферол) 200 ME, магній (магнію оксид) 40 мг, цинк (цинку оксид) 7,5 мг, мідь (міді оксид) 1 мг, марганець (Марганцю сульфат) 1,8 мг, бор (натрію борат декагідрат) 250 мкг; допоміжні речовини: мальтодекстрин 25 мг, мікрокристалічна целюлоза 49,05 мг, кроскармелоза натрію 38 мг, стеаринова кислота 16,3 мг, сої полісахарид 15 мг, лаурилсульфат натрію 5 мг; оболонка: гіпромелоза 26,328 мг, титану діоксид 12,643 мг, магнію силікат 5 мг, тріацетин 5,689 мг, мінеральна олія 2,845 мг, алюмінієвий лак на основі барвника червоний чарівний № 6) 0,079 мг, алюмінієвий лак на основі барвника діамантовий блакитний (Синій № 1) 0,04 мг. По 30, 60 і 120 таблеток у флаконі з поліетилену високої щільності з кришкою, що загвинчується, з поліетилену високої щільності, опечатаної полімерною плівкою. Шийка флакона опечатане захисною упаковкою з фольги. Флакон разом з інструкцією з медичного застосування препарату поміщають у картонну пачку.Опис лікарської формиТаблетки двоопуклі, овальної форми, покриті плівковою оболонкою рожевого кольору, з ризиком на одному боці.Фармакотерапевтична групаКальцієво-фосфорний обмін регулятор.ФармакодинамікаКомбінований препарат, що містить вітаміни, мікро- та макроелементи; дія обумовлена властивостями, що входять до складу інгредієнтів. Кальцій бере участь у формуванні кісткової тканини, знижує резорбцію (розсмоктування) та збільшує щільність кісткової тканини, попереджає захворювання опорно-рухового апарату, сприяє зміцненню кісткової системи та суглобів. Кальція цитрат забезпечує засвоєння кальцію незалежно від функціонального стану ШКТ, що застосовується для лікування пацієнтів зі зниженою секреторною функцією ШКТ, а також на фоні лікування препаратами для зниження секреції; знижує рівень маркерів резорбції кісткової тканини, що свідчить про уповільнення процесів руйнування кісткової тканини; регулює рівень паратгормону, що призводить до покращення регуляції кальцієвого гомеостазу; не збільшує вміст оксалатів та кальцію в сечі, отже, не викликає ризику утворення каменів у нирках; не блокує засвоєння заліза, що знижує ризик розвитку залізодефіцитної анемії Колекальциферол (вітамін D3) регулює обмін кальцію та фосфору в організмі, бере участь у формуванні кісткового скелета, сприяє збереженню структури кісток, посилює всмоктування кальцію в кишечнику та реабсорбцію фосфору у ниркових канальцях. Магній бере участь у формуванні м'язової та кісткової тканин, а також бере участь у синтезі білка (у тому числі колагену І типу). Цинк та магній необхідні для синтезу органічного кісткового матриксу. Цинк сприяє синтезу статевих гормонів, що перешкоджає руйнуванню кісткової тканини. Сприятливо впливає на щільність кісткової тканини. Марганець бере участь в утворенні протеогліканів, що покращує якість кісткової тканини та формує протеїновий (колагеновий) матрикс кісткової тканини. Мідь бере участь у синтезі колагену та еластину, що входить до складу кісткової та сполучної тканини, що впливає на процеси утворення кісткової маси. Бор знижує надмірну активність паратгормону, покращує абсорбцію кальцію, зменшує ризик розвитку дефіциту холекальциферолу, сприяє запобіганню остеопорозу.Показання до застосуванняПрофілактика та комплексне лікування остеопорозу різного генезу: у жінок у період менопаузи (природної та хірургічної); в осіб, які тривало приймають глюкокортикостероїди та імунодепресанти. Терапія захворювань опорно-рухового апарату: для покращення консолідації травматичних переломів. Для поповнення дефіциту кальцію та мікроелементів у підлітків.Вагітність та лактаціяУ період вагітності та грудного вигодовування прийом препарату погодити з лікарем. Добова доза для вагітних не повинна перевищувати 1500 мг кальцію та 600 ME вітаміну D3, оскільки гіперкальціємія, що розвивається на тлі передозування у період вагітності, може спричинити дефекти розумового та фізичного розвитку дитини. У жінок, що годують, слід враховувати, що колекальциферол і його метаболіти проникають у грудне молоко. Це слід враховувати при додатковому призначенні кальцію та вітаміну D3 дитині.Побічна діяНудота, блювання, метеоризм, діарея, запор, гіперкальціємія та гіперкальціурія, алергічні реакції (свербіж, висип кропив'янка).Взаємодія з лікарськими засобамиПри одночасному застосуванні препарату Кальцемін Адванс з вітаміном А зменшується токсичність вітаміну D3. Фенітоїн, барбітурати, глюкокортикоїди зменшують ефективність вітаміну D3. Проносні засоби знижують абсорбцію вітаміну D3. Глюкокортикоїди, гормональні протизаплідні засоби для системного застосування, левотироксин знижують всмоктування іонів кальцію. При одночасному застосуванні тетрациклінів інтервал між прийомами повинен бути не менше 3 годин, бісфосфонатів та натрію фториду (порушується їх всмоктування) – не менше 2 годин. При одночасному застосуванні препарату Кальцемін Адванс із серцевими глікозидами підвищується їх токсичність (необхідний контроль ЕКГ та клінічного стану), з тіазидними діуретиками – збільшується ризик розвитку гіперкальціємії, з фуросемідом та іншими „петльовими” діуретиками – збільшується виведення кальцію нирками. Не слід застосовувати Кальцемін Адванс спільно з блокаторами кальцієвих каналів. Не рекомендується одночасний прийом препарату з антацидами, які містять алюміній через зниження їх ефективності.Спосіб застосування та дозиПриймати внутрішньо під час їжі. Комплексна терапія остеопорозу – по 1 таблетці 2 рази на день. Профілактика остеопорозу – по 1 таблетці на день. При застосуванні препарату для профілактики та комплексної терапії остеопорозу тривалість лікування визначається лікарем індивідуально. Середня тривалість курсу для профілактики – 2 місяці; при лікуванні остеопорозу – 3 місяці. Терапія захворювань опорно-рухового апарату: для покращення консолідації травматичних переломів – по 1 таблетці на день; тривалість лікування 4-6 тижнів. Для поповнення дефіциту кальцію та мікроелементів у підлітків з 12 років – по 1 таблетці на день. Середня тривалість лікування 4-6 тижнів.ПередозуванняГіпервітаміноз вітаміну D3, гіперкальціємія та гіперкальціурія. Симптоми: спрага, поліурія, зниження апетиту, запор, нудота, блювання, запаморочення, м'язова слабкість, головний біль, непритомні стани, кома, підвищена стомлюваність, біль у кістках, психічні розлади, нефрокальциноз, біль у животі, сечокам'яна хвороба, у тяжких - Серцеві аритмії. При тривалому застосуванні у дозах понад 2500 мг кальцію – пошкодження нирок, кальциноз м'яких тканин. У разі виявлення перших ознак передозування, необхідно зменшити дозу або припинити застосування препарату, звернутися до лікаря. У разі гіперкальціурії, що перевищує 7,5 ммоль/добу (300 мг/добу), необхідно зменшити дозу або припинити прийом препарату. Лікування: регідратація, застосування петлевих діуретиків (наприклад, фуросеміду), глюкокортикостероїдів, кальцитоніну, бісфосфонатів, у тяжких випадках проведення гемодіалізу. При випадковому передозуванні слід викликати блювання, промити шлунок. Терапія симптоматична.Запобіжні заходи та особливі вказівкиДоза не повинна перевищувати зазначену в інструкції, оскільки підвищене споживання кальцію може пригнічувати всмоктування кишечнику заліза, цинку та інших необхідних мінералів. Вплив на здатність до керування автотранспортом та управління механізмами Відсутні дані про вплив препарату на швидкість психомоторних реакцій при водінні автомобіля та роботі з точними механізмами.Умови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. діючі речовини: кальцій (кальція цитрату тетрагідрат та кальцію карбонат) 500 мг, вітамін D3 (колекальциферол) 200 ME, магній (магнію оксид) 40 мг, цинк (цинку оксид) 7,5 мг, мідь (міді оксид) 1 мг, марганець (Марганцю сульфат) 1,8 мг, бор (натрію борат декагідрат) 250 мкг; допоміжні речовини: мальтодекстрин 25 мг, мікрокристалічна целюлоза 49,05 мг, кроскармелоза натрію 38 мг, стеаринова кислота 16,3 мг, сої полісахарид 15 мг, лаурилсульфат натрію 5 мг; оболонка: гіпромелоза 26,328 мг, титану діоксид 12,643 мг, магнію силікат 5 мг, тріацетин 5,689 мг, мінеральна олія 2,845 мг, алюмінієвий лак на основі барвника червоний чарівний № 6) 0,079 мг, алюмінієвий лак на основі барвника діамантовий блакитний (Синій № 1) 0,04 мг. По 30, 60 і 120 таблеток у флаконі з поліетилену високої щільності з кришкою, що загвинчується, з поліетилену високої щільності, опечатаної полімерною плівкою. Шийка флакона опечатане захисною упаковкою з фольги. Флакон разом з інструкцією з медичного застосування препарату поміщають у картонну пачку.Опис лікарської формиТаблетки двоопуклі, овальної форми, покриті плівковою оболонкою рожевого кольору, з ризиком на одному боці.Фармакотерапевтична групаКальцієво-фосфорний обмін регулятор.ФармакодинамікаКомбінований препарат, що містить вітаміни, мікро- та макроелементи; дія обумовлена властивостями, що входять до складу інгредієнтів. Кальцій бере участь у формуванні кісткової тканини, знижує резорбцію (розсмоктування) та збільшує щільність кісткової тканини, попереджає захворювання опорно-рухового апарату, сприяє зміцненню кісткової системи та суглобів. Кальція цитрат забезпечує засвоєння кальцію незалежно від функціонального стану ШКТ, що застосовується для лікування пацієнтів зі зниженою секреторною функцією ШКТ, а також на фоні лікування препаратами для зниження секреції; знижує рівень маркерів резорбції кісткової тканини, що свідчить про уповільнення процесів руйнування кісткової тканини; регулює рівень паратгормону, що призводить до покращення регуляції кальцієвого гомеостазу; не збільшує вміст оксалатів та кальцію в сечі, отже, не викликає ризику утворення каменів у нирках; не блокує засвоєння заліза, що знижує ризик розвитку залізодефіцитної анемії Колекальциферол (вітамін D3) регулює обмін кальцію та фосфору в організмі, бере участь у формуванні кісткового скелета, сприяє збереженню структури кісток, посилює всмоктування кальцію в кишечнику та реабсорбцію фосфору у ниркових канальцях. Магній бере участь у формуванні м'язової та кісткової тканин, а також бере участь у синтезі білка (у тому числі колагену І типу). Цинк та магній необхідні для синтезу органічного кісткового матриксу. Цинк сприяє синтезу статевих гормонів, що перешкоджає руйнуванню кісткової тканини. Сприятливо впливає на щільність кісткової тканини. Марганець бере участь в утворенні протеогліканів, що покращує якість кісткової тканини та формує протеїновий (колагеновий) матрикс кісткової тканини. Мідь бере участь у синтезі колагену та еластину, що входить до складу кісткової та сполучної тканини, що впливає на процеси утворення кісткової маси. Бор знижує надмірну активність паратгормону, покращує абсорбцію кальцію, зменшує ризик розвитку дефіциту холекальциферолу, сприяє запобіганню остеопорозу.Показання до застосуванняПрофілактика та комплексне лікування остеопорозу різного генезу: у жінок у період менопаузи (природної та хірургічної); в осіб, які тривало приймають глюкокортикостероїди та імунодепресанти. Терапія захворювань опорно-рухового апарату: для покращення консолідації травматичних переломів. Для поповнення дефіциту кальцію та мікроелементів у підлітків.Вагітність та лактаціяУ період вагітності та грудного вигодовування прийом препарату погодити з лікарем. Добова доза для вагітних не повинна перевищувати 1500 мг кальцію та 600 ME вітаміну D3, оскільки гіперкальціємія, що розвивається на тлі передозування у період вагітності, може спричинити дефекти розумового та фізичного розвитку дитини. У жінок, що годують, слід враховувати, що колекальциферол і його метаболіти проникають у грудне молоко. Це слід враховувати при додатковому призначенні кальцію та вітаміну D3 дитині.Побічна діяНудота, блювання, метеоризм, діарея, запор, гіперкальціємія та гіперкальціурія, алергічні реакції (свербіж, висип кропив'янка).Взаємодія з лікарськими засобамиПри одночасному застосуванні препарату Кальцемін Адванс з вітаміном А зменшується токсичність вітаміну D3. Фенітоїн, барбітурати, глюкокортикоїди зменшують ефективність вітаміну D3. Проносні засоби знижують абсорбцію вітаміну D3. Глюкокортикоїди, гормональні протизаплідні засоби для системного застосування, левотироксин знижують всмоктування іонів кальцію. При одночасному застосуванні тетрациклінів інтервал між прийомами повинен бути не менше 3 годин, бісфосфонатів та натрію фториду (порушується їх всмоктування) – не менше 2 годин. При одночасному застосуванні препарату Кальцемін Адванс із серцевими глікозидами підвищується їх токсичність (необхідний контроль ЕКГ та клінічного стану), з тіазидними діуретиками – збільшується ризик розвитку гіперкальціємії, з фуросемідом та іншими „петльовими” діуретиками – збільшується виведення кальцію нирками. Не слід застосовувати Кальцемін Адванс спільно з блокаторами кальцієвих каналів. Не рекомендується одночасний прийом препарату з антацидами, які містять алюміній через зниження їх ефективності.Спосіб застосування та дозиПриймати внутрішньо під час їжі. Комплексна терапія остеопорозу – по 1 таблетці 2 рази на день. Профілактика остеопорозу – по 1 таблетці на день. При застосуванні препарату для профілактики та комплексної терапії остеопорозу тривалість лікування визначається лікарем індивідуально. Середня тривалість курсу для профілактики – 2 місяці; при лікуванні остеопорозу – 3 місяці. Терапія захворювань опорно-рухового апарату: для покращення консолідації травматичних переломів – по 1 таблетці на день; тривалість лікування 4-6 тижнів. Для поповнення дефіциту кальцію та мікроелементів у підлітків з 12 років – по 1 таблетці на день. Середня тривалість лікування 4-6 тижнів.ПередозуванняГіпервітаміноз вітаміну D3, гіперкальціємія та гіперкальціурія. Симптоми: спрага, поліурія, зниження апетиту, запор, нудота, блювання, запаморочення, м'язова слабкість, головний біль, непритомні стани, кома, підвищена стомлюваність, біль у кістках, психічні розлади, нефрокальциноз, біль у животі, сечокам'яна хвороба, у тяжких - Серцеві аритмії. При тривалому застосуванні у дозах понад 2500 мг кальцію – пошкодження нирок, кальциноз м'яких тканин. У разі виявлення перших ознак передозування, необхідно зменшити дозу або припинити застосування препарату, звернутися до лікаря. У разі гіперкальціурії, що перевищує 7,5 ммоль/добу (300 мг/добу), необхідно зменшити дозу або припинити прийом препарату. Лікування: регідратація, застосування петлевих діуретиків (наприклад, фуросеміду), глюкокортикостероїдів, кальцитоніну, бісфосфонатів, у тяжких випадках проведення гемодіалізу. При випадковому передозуванні слід викликати блювання, промити шлунок. Терапія симптоматична.Запобіжні заходи та особливі вказівкиДоза не повинна перевищувати зазначену в інструкції, оскільки підвищене споживання кальцію може пригнічувати всмоктування кишечнику заліза, цинку та інших необхідних мінералів. Вплив на здатність до керування автотранспортом та управління механізмами Відсутні дані про вплив препарату на швидкість психомоторних реакцій при водінні автомобіля та роботі з точними механізмами.Умови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. речовини: кальцій (кальція цитрату тетрагідрат і кальцію карбонат) 250 мг, вітамін D3 (колекальциферол) 50 ME, цинк (цинку оксид) 2 мг, мідь (міді оксид) 0,5 мг, марганець (марганцю сульфат) 0,5 мг , Бор (натрію борат декагідрат) 50 мкг; допоміжні речовини: сої полісахарид 10 мг, натрію лаурилсульфат 5 мг, кремнію діоксид колоїдний 3,9 мг, кроскармелоза натрію 28 мг, мікрокристалічна целюлоза 199,45 мг, стеаринова кислота 35 мг, магнію стеарат; Оболонка: гіпромелоза 11,71 мг, тріацетин 2,53 мг, мінеральна олія 1,27 мг, натрію лаурилсульфат 0,004 мг, титану діоксид 7,03 мг, магнію силікат 5 мг. По 30, 60 і 120 таблеток у флаконі з поліетилену високої щільності з кришкою, що загвинчується, з поліетилену високої щільності, опечатаної полімерною плівкою. Шийка флакона опечатане захисною упаковкою з фольги. Флакон разом з інструкцією з медичного застосування препарату поміщають у картонну пачку.Опис лікарської формиТаблетки двоопуклі овальної форми, покриті плівковою оболонкою білого кольору з ризиком на одній стороні.Фармакотерапевтична групаКальцієво-фосфорний обмін регулятор.ФармакодинамікаКомбінований препарат, який містить кальцій, вітамін D3, остеотропні мінерали, що регулюють обмін кальцію. Фармакологічна дія препарату визначається властивостями інгредієнтів, що входять до його складу. Кальцій бере участь у формуванні кісткової тканини, знижує резорбцію (розсмоктування) та збільшує щільність кісткової тканини, попереджає захворювання опорно-рухового апарату, сприяє зміцненню кісткової системи та суглобів. Кальцій цитрат забезпечує засвоєння кальцію незалежно від функціонального стану шлунково-кишкового тракту, що застосовно для лікування пацієнтів зі зниженою секреторною функцією шлунково-кишкового тракту, а також на фоні лікування препаратами для зниження секреції; знижує рівень маркерів резорбції кісткової тканини, що свідчить про уповільнення процесів руйнування кісткової тканини; регулює рівень паратгормону, що призводить до покращення регуляції кальцієвого гомеостазу; не збільшує вміст оксалатів та кальцію в сечі, отже не викликає ризику утворення каменів у нирках; не блокує засвоєння заліза, що знижує ризик залізодефіцитної анемії. Колекальциферол (вітамін D3) регулює обмін кальцію та фосфору в організмі, бере участь у формуванні кісткового скелета, сприяє збереженню структури кісток, посилює всмоктування кальцію в кишечнику та реабсорбцію фосфору у ниркових канальцях. Цинк сприяє синтезу статевих гормонів, що перешкоджає руйнуванню кісткової тканини. Марганець бере участь в утворенні протеогліканів, що покращує якість кісткової тканини та формує протеїновий матрикс кісткової тканини. Мідь бере участь у синтезі колагену та еластину, що входить до складу кісткової та сполучної тканини, що впливає на процеси утворення кісткової маси. Бор знижує надмірну активність паратгормону, покращує абсорбцію кальцію, зменшує ризик розвитку дефіциту холекальциферолу, сприяє запобіганню остеопорозу.Показання до застосуванняПрофілактика та комплексне лікування остеопорозу різного генезу. Для поповнення дефіциту кальцію та мікроелементів у дітей, підлітків та у жінок у період вагітності та грудного вигодовування.Протипоказання до застосуванняПідвищена індивідуальна чутливість до будь-якого з компонентів препарату, гіперкальціємія та гіперкальціурія, нефролітіаз, гіпервітаміноз вітаміну D3, тяжка ниркова недостатність, активна форма туберкульозу, декальцинуючі пухлини (мієлома, кісткові метастази, саркоїдоз), дитячий вік. З обережністю: доброякісний гранулематоз, прийом серцевих глікозидів та тіазидних діуретиків, вагітність, період лактації.Вагітність та лактаціяУ період вагітності та грудного вигодовування прийом препарату слід погодити з лікарем. Добова доза не повинна перевищувати 1500 мг кальцію та 600 ME вітаміну D3, гіперкальціємія, що розвивається на тлі передозування у період вагітності, може викликати дефекти розумового та фізичного розвитку у плода. У жінок, що годують, слід враховувати, що колекальциферол і його метаболіти проникають у грудне молоко, тому необхідно враховувати надходження кальцію і вітаміну D3.Побічна діяНудота, блювання, метеоризм, діарея, запор, гіперкальціємія та гіперкальціурія, алергічні реакції (свербіж, висип, кропив'янка).Взаємодія з лікарськими засобамиПри одночасному застосуванні препарату Кальцемін з вітаміном А зменшується токсичність вітаміну D3. Фенітоїн, барбітурати, глюкокортикоїди зменшують ефективність вітаміну D3. Проносні засоби знижують абсорбцію вітаміну D3. Глюкокортикоїди, гормональні протизаплідні засоби для системного застосування, левотироксин погіршують всмоктування іонів кальцію. При одночасному застосуванні тетрациклінів інтервал між прийомами повинен бути не менше 3 годин, бісфосфонатів та натрію фториду (порушується їх всмоктування) – не менше 2 годин. При сумісному застосуванні препарату Кальцемін з серцевими глікозидами підвищується їх токсичність (необхідний контроль ЕКГ та клінічного стану), з тіазидними діуретиками – збільшується ризик розвитку гіперкальціємії, з фуросемідом та іншими “петльовими” діуретиками – збільшується виведення кальцію нирками. Не слід застосовувати Кальцемін разом з блокаторами кальцієвих каналів. Не рекомендується одночасний прийом препарату з антацидами, які містять алюміній через зниження їх ефективності.Спосіб застосування та дозиВсередину. Дітям віком від 5 до 12 років приймати по 1 таблетці 1 раз на день під час їжі. Дорослим та дітям старше 12 років – по 1 таблетці 2 рази на день під час їжі. У період вагітності та грудного вигодовування: з 20-го тижня вагітності та весь період грудного вигодовування – по 1 таблетці 2 рази на день. Мінімальний курс прийому препарату для лікування остеопорозу у складі комплексної терапії для дорослих становить 3 місяці, більш тривалий курс – після консультації з лікарем. Мінімальний курс прийому препарату для профілактики остеопорозу для дорослих становить 1 місяць, триваліший курс – після консультації з лікарем. Мінімальний курс прийому препарату для дітей та дорослих при дефіциті кальцію та мікроелементів становить 2-3 місяці, більш тривалий курс – після консультації з лікарем. Повторний курс прийому препарату можливий через 1 місяць після закінчення лікування.ПередозуванняГіпервітаміноз вітаміну D, гіперкальціємія та гіперкальціурія. Симптоми: зниження апетиту, спрага, поліурія, запаморочення, непритомні стани, запор, нудота та блювання. При тривалому застосуванні надлишкових доз кальциноз судин та тканин. При цьому необхідно зменшити дозу або припинити застосування препарату. При випадковому передозуванні слід викликати блювання, промити шлунок. Терапія: симптоматична.Запобіжні заходи та особливі вказівкиДоза не повинна перевищувати ту, яка вказана в інструкції, оскільки підвищене споживання кальцію може пригнічувати всмоктування кишечнику заліза, цинку та інших необхідних мінералів. Вплив на здатність до керування автотранспортом та управління механізмами Не впливає.Умови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. речовини: кальцій (кальція цитрату тетрагідрат і кальцію карбонат) 250 мг, вітамін D3 (колекальциферол) 50 ME, цинк (цинку оксид) 2 мг, мідь (міді оксид) 0,5 мг, марганець (марганцю сульфат) 0,5 мг , Бор (натрію борат декагідрат) 50 мкг; допоміжні речовини: сої полісахарид 10 мг, натрію лаурилсульфат 5 мг, кремнію діоксид колоїдний 3,9 мг, кроскармелоза натрію 28 мг, мікрокристалічна целюлоза 199,45 мг, стеаринова кислота 35 мг, магнію стеарат; Оболонка: гіпромелоза 11,71 мг, тріацетин 2,53 мг, мінеральна олія 1,27 мг, натрію лаурилсульфат 0,004 мг, титану діоксид 7,03 мг, магнію силікат 5 мг. По 30, 60 і 120 таблеток у флаконі з поліетилену високої щільності з кришкою, що загвинчується, з поліетилену високої щільності, опечатаної полімерною плівкою. Шийка флакона опечатане захисною упаковкою з фольги. Флакон разом з інструкцією з медичного застосування препарату поміщають у картонну пачку.Опис лікарської формиТаблетки двоопуклі овальної форми, покриті плівковою оболонкою білого кольору з ризиком на одній стороні.Фармакотерапевтична групаКальцієво-фосфорний обмін регулятор.ФармакодинамікаКомбінований препарат, який містить кальцій, вітамін D3, остеотропні мінерали, що регулюють обмін кальцію. Фармакологічна дія препарату визначається властивостями інгредієнтів, що входять до його складу. Кальцій бере участь у формуванні кісткової тканини, знижує резорбцію (розсмоктування) та збільшує щільність кісткової тканини, попереджає захворювання опорно-рухового апарату, сприяє зміцненню кісткової системи та суглобів. Кальцій цитрат забезпечує засвоєння кальцію незалежно від функціонального стану шлунково-кишкового тракту, що застосовно для лікування пацієнтів зі зниженою секреторною функцією шлунково-кишкового тракту, а також на фоні лікування препаратами для зниження секреції; знижує рівень маркерів резорбції кісткової тканини, що свідчить про уповільнення процесів руйнування кісткової тканини; регулює рівень паратгормону, що призводить до покращення регуляції кальцієвого гомеостазу; не збільшує вміст оксалатів та кальцію в сечі, отже не викликає ризику утворення каменів у нирках; не блокує засвоєння заліза, що знижує ризик залізодефіцитної анемії. Колекальциферол (вітамін D3) регулює обмін кальцію та фосфору в організмі, бере участь у формуванні кісткового скелета, сприяє збереженню структури кісток, посилює всмоктування кальцію в кишечнику та реабсорбцію фосфору у ниркових канальцях. Цинк сприяє синтезу статевих гормонів, що перешкоджає руйнуванню кісткової тканини. Марганець бере участь в утворенні протеогліканів, що покращує якість кісткової тканини та формує протеїновий матрикс кісткової тканини. Мідь бере участь у синтезі колагену та еластину, що входить до складу кісткової та сполучної тканини, що впливає на процеси утворення кісткової маси. Бор знижує надмірну активність паратгормону, покращує абсорбцію кальцію, зменшує ризик розвитку дефіциту холекальциферолу, сприяє запобіганню остеопорозу.Показання до застосуванняПрофілактика та комплексне лікування остеопорозу різного генезу. Для поповнення дефіциту кальцію та мікроелементів у дітей, підлітків та у жінок у період вагітності та грудного вигодовування.Протипоказання до застосуванняПідвищена індивідуальна чутливість до будь-якого з компонентів препарату, гіперкальціємія та гіперкальціурія, нефролітіаз, гіпервітаміноз вітаміну D3, тяжка ниркова недостатність, активна форма туберкульозу, декальцинуючі пухлини (мієлома, кісткові метастази, саркоїдоз), дитячий вік. З обережністю: доброякісний гранулематоз, прийом серцевих глікозидів та тіазидних діуретиків, вагітність, період лактації.Вагітність та лактаціяУ період вагітності та грудного вигодовування прийом препарату слід погодити з лікарем. Добова доза не повинна перевищувати 1500 мг кальцію та 600 ME вітаміну D3, гіперкальціємія, що розвивається на тлі передозування у період вагітності, може викликати дефекти розумового та фізичного розвитку у плода. У жінок, що годують, слід враховувати, що колекальциферол і його метаболіти проникають у грудне молоко, тому необхідно враховувати надходження кальцію і вітаміну D3.Побічна діяНудота, блювання, метеоризм, діарея, запор, гіперкальціємія та гіперкальціурія, алергічні реакції (свербіж, висип, кропив'янка).Взаємодія з лікарськими засобамиПри одночасному застосуванні препарату Кальцемін з вітаміном А зменшується токсичність вітаміну D3. Фенітоїн, барбітурати, глюкокортикоїди зменшують ефективність вітаміну D3. Проносні засоби знижують абсорбцію вітаміну D3. Глюкокортикоїди, гормональні протизаплідні засоби для системного застосування, левотироксин погіршують всмоктування іонів кальцію. При одночасному застосуванні тетрациклінів інтервал між прийомами повинен бути не менше 3 годин, бісфосфонатів та натрію фториду (порушується їх всмоктування) – не менше 2 годин. При сумісному застосуванні препарату Кальцемін з серцевими глікозидами підвищується їх токсичність (необхідний контроль ЕКГ та клінічного стану), з тіазидними діуретиками – збільшується ризик розвитку гіперкальціємії, з фуросемідом та іншими “петльовими” діуретиками – збільшується виведення кальцію нирками. Не слід застосовувати Кальцемін разом з блокаторами кальцієвих каналів. Не рекомендується одночасний прийом препарату з антацидами, які містять алюміній через зниження їх ефективності.Спосіб застосування та дозиВсередину. Дітям віком від 5 до 12 років приймати по 1 таблетці 1 раз на день під час їжі. Дорослим та дітям старше 12 років – по 1 таблетці 2 рази на день під час їжі. У період вагітності та грудного вигодовування: з 20-го тижня вагітності та весь період грудного вигодовування – по 1 таблетці 2 рази на день. Мінімальний курс прийому препарату для лікування остеопорозу у складі комплексної терапії для дорослих становить 3 місяці, більш тривалий курс – після консультації з лікарем. Мінімальний курс прийому препарату для профілактики остеопорозу для дорослих становить 1 місяць, триваліший курс – після консультації з лікарем. Мінімальний курс прийому препарату для дітей та дорослих при дефіциті кальцію та мікроелементів становить 2-3 місяці, більш тривалий курс – після консультації з лікарем. Повторний курс прийому препарату можливий через 1 місяць після закінчення лікування.ПередозуванняГіпервітаміноз вітаміну D, гіперкальціємія та гіперкальціурія. Симптоми: зниження апетиту, спрага, поліурія, запаморочення, непритомні стани, запор, нудота та блювання. При тривалому застосуванні надлишкових доз кальциноз судин та тканин. При цьому необхідно зменшити дозу або припинити застосування препарату. При випадковому передозуванні слід викликати блювання, промити шлунок. Терапія: симптоматична.Запобіжні заходи та особливі вказівкиДоза не повинна перевищувати ту, яка вказана в інструкції, оскільки підвищене споживання кальцію може пригнічувати всмоктування кишечнику заліза, цинку та інших необхідних мінералів. Вплив на здатність до керування автотранспортом та управління механізмами Не впливає.Умови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. речовини: кальцій (кальція цитрату тетрагідрат і кальцію карбонат) 250 мг, вітамін D3 (колекальциферол) 50 ME, цинк (цинку оксид) 2 мг, мідь (міді оксид) 0,5 мг, марганець (марганцю сульфат) 0,5 мг , Бор (натрію борат декагідрат) 50 мкг; допоміжні речовини: сої полісахарид 10 мг, натрію лаурилсульфат 5 мг, кремнію діоксид колоїдний 3,9 мг, кроскармелоза натрію 28 мг, мікрокристалічна целюлоза 199,45 мг, стеаринова кислота 35 мг, магнію стеарат; Оболонка: гіпромелоза 11,71 мг, тріацетин 2,53 мг, мінеральна олія 1,27 мг, натрію лаурилсульфат 0,004 мг, титану діоксид 7,03 мг, магнію силікат 5 мг. По 30, 60 і 120 таблеток у флаконі з поліетилену високої щільності з кришкою, що загвинчується, з поліетилену високої щільності, опечатаної полімерною плівкою. Шийка флакона опечатане захисною упаковкою з фольги. Флакон разом з інструкцією з медичного застосування препарату поміщають у картонну пачку.Опис лікарської формиТаблетки двоопуклі овальної форми, покриті плівковою оболонкою білого кольору з ризиком на одній стороні.Фармакотерапевтична групаКальцієво-фосфорний обмін регулятор.ФармакодинамікаКомбінований препарат, який містить кальцій, вітамін D3, остеотропні мінерали, що регулюють обмін кальцію. Фармакологічна дія препарату визначається властивостями інгредієнтів, що входять до його складу. Кальцій бере участь у формуванні кісткової тканини, знижує резорбцію (розсмоктування) та збільшує щільність кісткової тканини, попереджає захворювання опорно-рухового апарату, сприяє зміцненню кісткової системи та суглобів. Кальцій цитрат забезпечує засвоєння кальцію незалежно від функціонального стану шлунково-кишкового тракту, що застосовно для лікування пацієнтів зі зниженою секреторною функцією шлунково-кишкового тракту, а також на фоні лікування препаратами для зниження секреції; знижує рівень маркерів резорбції кісткової тканини, що свідчить про уповільнення процесів руйнування кісткової тканини; регулює рівень паратгормону, що призводить до покращення регуляції кальцієвого гомеостазу; не збільшує вміст оксалатів та кальцію в сечі, отже не викликає ризику утворення каменів у нирках; не блокує засвоєння заліза, що знижує ризик залізодефіцитної анемії. Колекальциферол (вітамін D3) регулює обмін кальцію та фосфору в організмі, бере участь у формуванні кісткового скелета, сприяє збереженню структури кісток, посилює всмоктування кальцію в кишечнику та реабсорбцію фосфору у ниркових канальцях. Цинк сприяє синтезу статевих гормонів, що перешкоджає руйнуванню кісткової тканини. Марганець бере участь в утворенні протеогліканів, що покращує якість кісткової тканини та формує протеїновий матрикс кісткової тканини. Мідь бере участь у синтезі колагену та еластину, що входить до складу кісткової та сполучної тканини, що впливає на процеси утворення кісткової маси. Бор знижує надмірну активність паратгормону, покращує абсорбцію кальцію, зменшує ризик розвитку дефіциту холекальциферолу, сприяє запобіганню остеопорозу.Показання до застосуванняПрофілактика та комплексне лікування остеопорозу різного генезу. Для поповнення дефіциту кальцію та мікроелементів у дітей, підлітків та у жінок у період вагітності та грудного вигодовування.Протипоказання до застосуванняПідвищена індивідуальна чутливість до будь-якого з компонентів препарату, гіперкальціємія та гіперкальціурія, нефролітіаз, гіпервітаміноз вітаміну D3, тяжка ниркова недостатність, активна форма туберкульозу, декальцинуючі пухлини (мієлома, кісткові метастази, саркоїдоз), дитячий вік. З обережністю: доброякісний гранулематоз, прийом серцевих глікозидів та тіазидних діуретиків, вагітність, період лактації.Вагітність та лактаціяУ період вагітності та грудного вигодовування прийом препарату слід погодити з лікарем. Добова доза не повинна перевищувати 1500 мг кальцію та 600 ME вітаміну D3, гіперкальціємія, що розвивається на тлі передозування у період вагітності, може викликати дефекти розумового та фізичного розвитку у плода. У жінок, що годують, слід враховувати, що колекальциферол і його метаболіти проникають у грудне молоко, тому необхідно враховувати надходження кальцію і вітаміну D3.Побічна діяНудота, блювання, метеоризм, діарея, запор, гіперкальціємія та гіперкальціурія, алергічні реакції (свербіж, висип, кропив'янка).Взаємодія з лікарськими засобамиПри одночасному застосуванні препарату Кальцемін з вітаміном А зменшується токсичність вітаміну D3. Фенітоїн, барбітурати, глюкокортикоїди зменшують ефективність вітаміну D3. Проносні засоби знижують абсорбцію вітаміну D3. Глюкокортикоїди, гормональні протизаплідні засоби для системного застосування, левотироксин погіршують всмоктування іонів кальцію. При одночасному застосуванні тетрациклінів інтервал між прийомами повинен бути не менше 3 годин, бісфосфонатів та натрію фториду (порушується їх всмоктування) – не менше 2 годин. При сумісному застосуванні препарату Кальцемін з серцевими глікозидами підвищується їх токсичність (необхідний контроль ЕКГ та клінічного стану), з тіазидними діуретиками – збільшується ризик розвитку гіперкальціємії, з фуросемідом та іншими “петльовими” діуретиками – збільшується виведення кальцію нирками. Не слід застосовувати Кальцемін разом з блокаторами кальцієвих каналів. Не рекомендується одночасний прийом препарату з антацидами, які містять алюміній через зниження їх ефективності.Спосіб застосування та дозиВсередину. Дітям віком від 5 до 12 років приймати по 1 таблетці 1 раз на день під час їжі. Дорослим та дітям старше 12 років – по 1 таблетці 2 рази на день під час їжі. У період вагітності та грудного вигодовування: з 20-го тижня вагітності та весь період грудного вигодовування – по 1 таблетці 2 рази на день. Мінімальний курс прийому препарату для лікування остеопорозу у складі комплексної терапії для дорослих становить 3 місяці, більш тривалий курс – після консультації з лікарем. Мінімальний курс прийому препарату для профілактики остеопорозу для дорослих становить 1 місяць, триваліший курс – після консультації з лікарем. Мінімальний курс прийому препарату для дітей та дорослих при дефіциті кальцію та мікроелементів становить 2-3 місяці, більш тривалий курс – після консультації з лікарем. Повторний курс прийому препарату можливий через 1 місяць після закінчення лікування.ПередозуванняГіпервітаміноз вітаміну D, гіперкальціємія та гіперкальціурія. Симптоми: зниження апетиту, спрага, поліурія, запаморочення, непритомні стани, запор, нудота та блювання. При тривалому застосуванні надлишкових доз кальциноз судин та тканин. При цьому необхідно зменшити дозу або припинити застосування препарату. При випадковому передозуванні слід викликати блювання, промити шлунок. Терапія: симптоматична.Запобіжні заходи та особливі вказівкиДоза не повинна перевищувати ту, яка вказана в інструкції, оскільки підвищене споживання кальцію може пригнічувати всмоктування кишечнику заліза, цинку та інших необхідних мінералів. Вплив на здатність до керування автотранспортом та управління механізмами Не впливає.Умови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаПігулки, покриті плівковою оболонкою. 2 темно-жовтих, 5 рожевих, 17 блідо-жовтих, 2 червоні, 2 білі (всього — 28 табл.) в 1 бл. із плівки ПВХ/алюмінієвої фольги. 1 бл. + вклеєний у книжку-розкладачку картонну. 1 або 3 книжки-розкладачки в комплекті з календарем прийому самоклеючимся запечатані в прозору плівку.Опис лікарської формиТемно-жовті таблетки: круглі, двоопуклі, покриті плівковою оболонкою темно-жовтого кольору, з гравіюванням «DD» у правильному шестикутнику на одній стороні. Вид пігулок на поперечному розрізі: ядро від білого до майже білого кольору, оболонка темно-жовта. Рожеві таблетки: круглі, двоопуклі, покриті плівковою оболонкою рожевого кольору, з гравіюванням «DJ» у правильному шестикутнику на одній стороні. Вид пігулок на поперечному розрізі: ядро від білого до майже білого кольору, оболонка - рожева. Блідо-жовті таблетки: круглі, двоопуклі, покриті плівковою оболонкою блідо-жовтого кольору, з гравіюванням «DH» у правильному шестикутнику на одній стороні. Вид пігулок на поперечному розрізі: ядро від білого до майже білого кольору, оболонка - блідо-жовта. Червоні таблетки: круглі, двоопуклі, покриті плівковою оболонкою червоного кольору, з гравіюванням «DN» у правильному шестикутнику на одній стороні. Вид пігулок на поперечному розрізі: ядро від білого до майже білого кольору, оболонка червона. Білі таблетки (плацебо): круглі, двоопуклі, покриті плівковою оболонкою білого кольору, з гравіюванням «DT» у правильному шестикутнику на одній стороні. Вид пігулок на поперечному розрізі: ядро від білого до майже білого кольору, оболонка – біла.Властивості компонентівПігулки, покриті плівковою оболонкою різного кольору. 1 блістер: Таблетки, покриті плівковою оболонкою темно-жовтого кольору - 1 табл. ядро: активний компонент: естрадіолу валерат, мікро 20 – 3 мг допоміжні речовини: лактози моногідрат – 48,36 мг; крохмаль кукурудзяний – 14,4 мг; крохмаль кукурудзяний прежелатинізований – 9,6 мг; повідон 25 - 4 мг; магнію стеарат – 0,64 мг оболонка плівкова: гіпромелоза - 1,5168 мг; макрогол 6000 - 0,3036 мг; тальк – 0,3036 мг; титану діоксид – 0,584 мг; барвник заліза оксид жовтий - 0,292 мг Таблетки, покриті плівковою оболонкою рожевого кольору - 1 табл. ядро: активні компоненти: естрадіолу валерат, мікро 20 – 2 мг; дієногест, мікро - 2 мг допоміжні речовини: лактози моногідрат – 47,36 мг; крохмаль кукурудзяний – 14,4 мг; крохмаль кукурудзяний прежелатинізований – 9,6 мг; повідон 25 - 4 мг; магнію стеарат – 0,64 мг оболонка плівкова: гіпромелоза - 1,5168 мг; макрогол 6000 - 0,3036 мг; тальк – 0,3036 мг; титану діоксид - 0,83694 мг; барвник заліза оксид червоний - 0,03906 мг Таблетки, покриті плівковою оболонкою блідо-жовтого кольору - 1 табл. ядро: активні компоненти: естрадіолу валерат, мікро 20 – 2 мг; дієногест, мікро – 3 мг. допоміжні речовини: лактози моногідрат – 46,36 мг; крохмаль кукурудзяний – 14,4 мг; крохмаль кукурудзяний прежелатинізований – 9,6 мг; повідон 25 - 4 мг; магнію стеарат – 0,64 мг. оболонка плівкова: гіпромелоза - 1,5168 мг; макрогол 6000 - 0,3036 мг; тальк – 0,3036 мг; титану діоксид - 0,89694 мг; барвник заліза оксид жовтий - 0,03906 мг Таблетки, покриті плівковою оболонкою червоного кольору – 1 табл. ядро: активні компоненти: естрадіолу валерат, мікро 20 – 1 мг допоміжні речовини: лактози моногідрат – 50,36 мг; крохмаль кукурудзяний – 14,4 мг; крохмаль кукурудзяний прежелатинізований – 9,6 мг; повідон 25 - 4 мг; магнію стеарат – 0,64 мг оболонка плівкова: гіпромелоза - 1,5168 мг; макрогол 6000 - 0,3036 мг; тальк – 0,3036 мг; титану діоксид - 0,5109 мг; барвник заліза оксид червоний - 0,3651 мг Таблетки, вкриті плівковою оболонкою білого кольору (плацебо) – 1 табл. ядро: допоміжні речовини: лактози моногідрат – 52,1455 мг; крохмаль кукурудзяний – 24 мг; повідон 25 - 3,0545 мг; магнію стеарат – 0,8 мг оболонка плівкова: гіпромелоза - 1,0112 мг; тальк – 0,2024 мг; титану діоксид - 0,7864 мгФармакокінетикаДієногест Абсорбція. Після перорального прийому дієногест швидко та практично повністю всмоктується. C max у сироватці крові, що становить 90,5 нг/мл, досягається приблизно через 1 годину після перорального прийому таблетки препарату Клайра, що містить 2 мг естрадіолу валерату + 3 мг дієногесту. Біодоступність становить близько 91%. Фармакокінетика дієногесту у дозовому діапазоні від 1 до 8 мг характеризується залежністю від дози. Одночасний прийом їжі не надає клінічно значущого впливу на швидкість та ступінь всмоктування дієногесту. Розподіл. Відносно велика (10%) частина циркулюючого дієногеста знаходиться у незв'язаному вигляді, тоді як близько 90% неспецифічно пов'язане з альбуміном. Дієногест не зв'язується з ГСПГ, і кортикостероїдзв'язуючим глобуліном (КСГ). З цієї причини відсутня можливість витіснення тестостерону з зв'язку з ГСПГ або кортизолу з його зв'язку з КСГ. Будь-який вплив на фізіологічні процеси транспорту ендогенних стероїдів, отже, є малоймовірним. V d дієногеста при C ss становить 46 л після внутрішньовенного введення 85 мкг міченого тритієм дієногеста. Метаболізм. Дієногест майже повністю метаболізується, відповідно до відомих шляхів метаболізму стероїдних гормонів (гідроксилування, кон'югування), з утворенням переважно гормонально неактивних метаболітів. Метаболіти виводяться дуже швидко, тому переважаючою фракцією в плазмі є незмінений дієногест. Загальний кліренс після внутрішньовенного введення міченого тритієм дієногесту - 5,1 л/год. Елімінація. T 1/2 дієногесту з плазми становить приблизно 11 год. Після прийому внутрішньо в дозі 0,1 мг/кг дієногест виводиться у вигляді метаболітів, які виводяться нирками і через кишечник у співвідношенні приблизно 3:1. Після перорального прийому 42% дози виводиться у межах перших 24 годин, а 63% – у межах 6 днів шляхом ниркової екскреції. Через 6 днів нирками та через кишечник виводиться у сукупності 86% дози. C ss . Фармакокінетика дієногесту не залежить від концентрації ГЗНГ. C ss досягається через 3 дні прийому однієї і тієї ж дози, що становить 3 мг дієногесту у поєднанні з 2 мг естрадіолу валерату. C min , C max і середня концентрація дієногесту у сироватці крові при рівноважному стані становлять відповідно 11,8; 82,9 та 33,7 нг/мл. Середній коефіцієнт кумуляції AUC 0-24 - 1,24. Естрадіола валерат Абсорбція. Після прийому внутрішньо естрадіолу валерат швидко та повністю абсорбується. Розщеплення на естрадіол та валеріанову кислоту відбувається в ході всмоктування у слизовій оболонці ШКТ або під час першого пасажу через печінку, внаслідок чого утворюються естрадіол та його метаболіти – естрон та естріол. C max естрадіолу в сироватці крові, що дорівнює 70,6 пг/мл, досягається між 1,5 та 12 годинами після разового прийому внутрішньо таблетки, що містить 3 мг естрадіолу валерату в 1-й день курсу. Одночасний прийом їжі не надає клінічно значущого впливу на швидкість та ступінь всмоктування естрадіолу валерату. Метаболізм. Валеріанова кислота дуже швидко метаболізується. Після внутрішнього застосування приблизно 3% дози стають безпосередньо біодоступними у вигляді естрадіолу. Естрадіол піддається інтенсивному ефекту первинного проходження через печінку, і значна частина введеної дози метаболізується вже у слизовій оболонці ШКТ. У сукупності з пресистемним метаболізмом у печінці близько 95% прийнятої внутрішньо дози метаболізується до надходження до системної циркуляції. Основними метаболітами є естрон, естрону сульфат та естрону глюкуронід. Розподіл. У плазмі крові 38% естрадіолу пов'язано з ГСПГ, 60% - з альбуміном і 2-3% циркулює у незв'язаному вигляді. Естрадіол може трохи підвищувати концентрацію ГСПГ у сироватці крові; цей ефект залежить від дози. На 21 день циклу прийому концентрація ГСПГ становила приблизно 148% від вихідної, а до 28-го дня (завершення фази прийому неактивних таблеток) знизилася приблизно до 141% від вихідної. Здається V d після внутрішньовенного введення - 1,2 л/кг. Елімінація. Внаслідок великого циркулюючого пулу сульфатів і глюкуронідів естрогену, а також кишково-печінкової рециркуляції, T 1/2 естрадіолу в термінальній фазі після перорального прийому є комплексним параметром, який залежить від усіх цих процесів і знаходиться в діапазоні близько 13-20 год. Естрадіол та його метаболіти виводяться головним чином нирками, причому близько 10% виводиться через кишечник. C ss . На фармакокінетику естрадіолу впливає концентрація ГСПГ. У жінок вимірювана концентрація естрадіолу в плазмі крові є сукупністю ендогенного естрадіолу та естрадіолу, що надійшов при прийомі препарату Клайра. Під час фази прийому таблеток, що містять 2 мг естрадіолу валерату + 3 мг дієногесту, C max та середня концентрація естрадіолу в сироватці крові при рівноважному стані становлять відповідно 66 та 51,6 пг/мл. Протягом всього 28-денного циклу підтримувалися стабільні C міді естрадіолу в діапазоні від 28,7 до 64,7 пг/мл.ФармакодинамікаКонтрацептивний ефект КОК заснований на взаємодії різних факторів, найважливішими з яких є придушення овуляції та зміна властивостей цервікального слизу. Поряд із попередженням небажаної вагітності, КОКобладают рядом позитивних властивостей, які при обліку також негативних властивостей (див. «Особливі вказівки», «Побічні дії») можуть допомогти у виборі найбільш відповідного методу контрацепції. У жінок, які приймають КОК, зменшуються болючість та інтенсивність менструальноподібних кровотеч, внаслідок чого знижується ризик залізодефіцитної анемії. Крім того, є дані про зниження ризику розвитку раку ендометрію та раку яєчників. Препарат Клайра має сприятливий ефект щодо ендометрію, що може бути застосовано для лікування рясних та/або тривалих менструальних кровотеч без органічної патології. Ефективність та безпека таблеток естрадіолу валерату/дієногеста у лікуванні симптомів дисфункціональної маткової кровотечі вивчені у двох подвійних сліпих плацебо-контрольованих клінічних дослідженнях. Обидва дослідження мали ідентичний дизайн та план аналізу. Обидва дослідження продемонстрували клінічно та статистично значуще зменшення менструальної крововтрати. Це супроводжувалося статистично значущим покращенням показників метаболізму заліза (Hb, гематокрит та феритин). Естрогеном у препараті Клайра є естрадіолу валерат, попередник природного 17β-естрадіолу людини (1 мг естрадіолу валерату відповідає 0,76 мг 17β-естрадіолу). Естрогенний компонент, що використовується в цьому КОК, таким чином, відрізняється від естрогенів, які зазвичай використовуються в КОК, якими є синтетичні естрогени — етинілестрадіол або його попередник местранол, що обидва містять етинільну групу в положенні 17α. Ця група зумовлює більш високу метаболічну стабільність, однак також більш виражену дію на печінку. Прийом препарату Клайра веде до менш вираженої дії на печінку порівняно з трифазними КОК, що містять етинілестрадіол та левоноргестрел. Було показано, що на концентрацію ГСПГ і параметри гемостазу менш виражено. У комбінації з дієногестом естрадіолу валерат демонструє підвищення ЛПВЩ, тоді як концентрація Хс ЛПНЩ дещо знижується. Дієногест є прогестагеном, що діє при пероральному застосуванні, який характеризується додатковими частковими антиандрогенними ефектами. Його естрогенні, антиестрогенні та андрогенні властивості незначні. Завдяки особливій хімічній структурі забезпечується спектр фармакологічної дії, що поєднує найважливіші переваги 19-нор-прогестагенів та похідних прогестерону. Доклінічні дані, отримані в ході стандартних досліджень токсичності при багаторазовому введенні доз, генотоксичності, канцерогенного потенціалу та токсичності для репродуктивної системи не вказують на існування специфічного ризику для людини. Однак слід враховувати, що статеві гормони здатні стимулювати зростання ряду гормонозалежних тканин та пухлин. При правильному застосуванні індекс Перля (показник, що відображає частоту наступу вагітності у 100 жінок протягом року використання контрацептиву) становить менше 1. При пропусканні таблеток або неправильному застосуванні індекс Перля може зростати.Показання до застосуванняпероральна контрацепція; пероральна контрацепція та лікування рясних та/або тривалих менструальних кровотеч без органічної патології.Протипоказання до застосуванняЗастосування препарату Клайра протипоказане за наявності будь-якого зі станів, наведених нижче. Якщо якісь із цих станів розвиваються вперше на фоні прийому, препарат повинен бути негайно скасований: підвищена чутливість до активних речовин або будь-якої з допоміжних речовин; тромбози (венозні та артеріальні) та тромбоемболії в даний час або в анамнезі (в т.ч. тромбоз глибоких вен (ТГВ), ТЕЛА, інфаркт міокарда (ІМ), інсульт в даний час або в анамнезі); стани, що передують тромбозу (в т.ч. транзиторні ішемічні атаки, стенокардія) в даний час або в анамнезі; виявлена придбана або спадкова схильність до венозного або артеріального тромбозу, включаючи резистентність до активованого протеїну С, дефіцит антитромбіну III, дефіцит протеїну С, дефіцит протеїну S, гіпергомоцистеїнемія, антитіла до фосфоліпідів (антитіла до кардіоліпину); наявність високого ризику венозного або артеріального тромбозу (див. «Особливі вказівки»); мігрень з осередковими неврологічними симптомами, зокрема. в анамнезі; цукровий діабет із судинними ускладненнями; панкреатит з вираженою гіпертригліцеридемією в даний час або в анамнезі; печінкова недостатність та тяжкі захворювання печінки (до нормалізації показників функції печінки); пухлини печінки (доброякісні та злоякісні) в даний час або в анамнезі; виявлені гормонозалежні злоякісні пухлини (в т.ч. статевих органів чи молочних залоз) чи підозра на них; кровотеча з піхви неясного генезу; вагітність чи підозра на неї; період грудного вигодовування; непереносимість лактози, дефіцит лактази, глюкозо-галактозна мальабсорбція.Побічна діяІнфекційні та паразитарні захворювання: Грибкова інфекція, інфекція піхви неуточнена, кандидозний вульвагініт; Кандидоз, лабіальний герпес, синдром гістоплазмозу очей, оперізувальний лишай, інфекція сечовивідних шляхів, бактеріальний вагініт, запальні захворювання органів малого тазу. З боку обміну речовин та харчування: Підвищення апетиту; Затримка рідини, гіпертригліцеридемія/ З боку нервової системи: Головний біль (у т.ч. головний біль напруги), біль у ділянці пазух носа; Запаморочення, мігрень (в т.ч. з аурою та без аури); Порушення уваги, парестезії, вертиго. З боку психіки: Депресія/зниження настрою, зниження лібідо, психічні порушення, перепади настрою, афективна лабільність, безсоння; Агресивність, тривожність, дисфорія, підвищення лібідо, нервозність, занепокоєння, порушення сну, стрес. З боку зору: Непереносимість контактних лінз, сухість слизової оболонки очей, набряк повік. З боку судин: Підвищення артеріального тиску, припливи; Кровотеча з варикознорозширених вен, зниження артеріального тиску, болі по ходу вен, ВТЕ, артеріальна тромбоемболія, флебіт поверхневих вен, тромбофлебіт. З боку серця: Інфаркт міокарда, відчуття серцебиття. З боку шлунково-кишкового тракту: Болі у животі, здуття живота, нудота; Діарея, блювання; Запор, диспепсія, гастроезофагеальний рефлюкс, сухість у роті З боку печінки та жовчовивідних шляхів: Підвищення активності печінкових ферментів (АЛТ, АСТ, ГГТ); Фокальна нодулярна гіперплазія печінки, хронічний холецистит. З боку шкіри та підшкірних тканин Акне; Алопеція, свербіж (в т.ч. генералізований і сверблячий висип), висип (в т.ч. плямистий висип), гіпергідроз; Алергічна шкірна реакція, включаючи алергічний дерматит та кропив'янку, хлоазму, дерматит, гірсутизм, гіпертрихоз, нейродерматит, порушення пігментації, себорея, ураження шкіри, в т.ч. порушення тургору шкіри. З боку скелетно-м'язової системи та сполучної тканини: М'язові спазми; Болі у спині, відчуття тяжкості, біль у щелепі. З боку нирок та сечовивідних шляхів Біль у ділянці сечовивідних шляхів/ З боку статевих органів та молочної залози: Відсутність менструальноподібних кровотеч, дискомфорт у молочних залозах, болі в молочних залозах, болючість сосків, болі в сосках, хвороблива менструальноподібна кровотеча, нерегулярні менструальноподібні кровотечі (метрорагія) Збільшення молочних залоз, дифузне ущільнення молочних залоз, дисплазія епітелію шийки матки, дисфункціональна маткова кровотеча, диспареунія, фіброзно-кістозна мастопатія, рясна менструальноподібна кровотеча, кісти в яєчниках, болі в тазовій ділянці, матки піхви, сухість слизової оболонки вульви та піхви, кров'яні виділення/кровотечі з піхви, в т.ч. мажуть виділення; Доброякісне новоутворення у молочній залозі, у т.ч. кіста молочної залози, рак молочної залози in situ, поліп шийки матки, кровотеча під час статевих зносин, галакторея, мізерні кров'яні менструальноподібні виділення, затримка менструальноподібної кровотечі, розрив кісти яєчника, відчуття печіння у піхві, запах з піхви, в З боку крові та лімфатичної системи: Лімфаденопатія З боку дихальної системи, органів грудної клітки та середостіння: Бронхіальна астма, задишка, носова кровотеча. Загальні симптоми: Підвищення маси тіла: Дратівливість, периферичні набряки, зниження ваги, стомлюваність; Біль за грудиною, нездужання, лихоманка. Лабораторні інструментальні дані: Підвищення чи зниження АТ; Патологічні результати цитологічного дослідження з Папаніколау.Взаємодія з лікарськими засобамиВплив інших лікарських засобів на препарат Клайра Можлива взаємодія з ЛЗ, що індукують мікросомальні ферменти печінки, внаслідок чого може збільшуватися кліренс статевих гормонів, що, у свою чергу, може призводити до проривних маткових кровотеч та/або зниження контрацептивного ефекту. Тактика ведення Індукція мікросомальних ферментів печінки може спостерігатися вже через кілька днів спільного застосування препаратів-індукторів та препарату Клайра та зберігатись до 4 тижнів після його закінчення. Короткострокове лікування. Жінкам, які отримують лікування препаратами, що індукують мікросомальні ферменти печінки, слід тимчасово використовувати бар'єрний метод контрацепції або вибрати інший негормональний метод контрацепції на додаток до застосування препарату Клайра. Бар'єрний метод контрацепції слід використовувати протягом усього періоду прийому супутніх препаратів та протягом 28 днів після їх відміни. Якщо прийом супутніх препаратів триває після того, як закінчилися активні таблетки в упаковці препарату Клайра, необхідно викинути неактивні таблетки (плацебо) і одразу розпочати прийом активних таблеток з нової упаковки. Тривале лікування. Жінкам, які отримують тривале лікування препаратами, що індукують мікросомальні ферменти печінки, рекомендується розглянути інший ефективний метод негормонального контрацепції. Речовини, що збільшують кліренс препарату Клайра (що знижують ефективність індукцією ферментів). Фенітоїн, барбітурати, бозентан, примідон, карбамазепін, рифампіцин і, можливо, також окскарбазепін, топірамат, фелбамат, гризеофульвін, а також препарати, що містять продирявлений звіробій. Одночасний прийом рифампіцину разом з таблетками, що містять естрадіолу валерат і дієногест, призводив до істотного зниження C ss та системної експозиції дієногесту та естрадіолу. Системна експозиція дієногеста та естрадіолу при C ss , що вимірюється на основі AUC 0-24 , знизилася відповідно на 83 і на 44%. Речовини з різним впливом на кліренс препарату Клайра. При сумісному застосуванні з препаратом Клайра багато інгібіторів протеаз ВІЛ або вірусу гепатиту С та ННІОТ можуть як збільшувати, так і зменшувати концентрацію естрогенів або прогестинів у плазмі крові. У деяких випадках такий вплив може бути клінічно значущий. Речовини, що знижують кліренс КЗК (інгібітори ферментів). Дієногест є субстратом цитохрому Р450 (CYP)3A4. Сильні та помірні інгібітори CYP3A4, такі як азольні антимікотики (наприклад ітраконазол, вориконазол, флуконазол), верапаміл, макроліди (наприклад кларитроміцин, еритроміцин), дилтіазем і грейпфрутовий сік можуть підвищувати або плазмові концентрації. При одночасному прийомі з сильним інгібітором кетоконазолом величина AUC 0–24 у рівноважному стані у дієногесту зросла у 2,86 раза, а у естрадіолу – у 1,57 раза. При одночасному застосуванні з помірним інгібітором еритроміцином величина AUC 0-24 у дієногесту та естрадіолу в рівноважному стані збільшилася відповідно у 1,62 та у 1,33 рази. Вплив препарату Клайра на інші лікарські препарати КОК можуть впливати на метаболізм інших препаратів, що призводить до підвищення (наприклад циклоспорин) або зниження (наприклад ламотриджин) їхньої концентрації в плазмі крові та тканинах. Однак, виходячи з даних досліджень in vitro, інгібування ферментів CYP при застосуванні препарату Клайра в терапевтичній дозі є малоймовірним. Несумісність. Відсутня.Спосіб застосування та дозиВсередину, незалежно від їди. Таблетки слід приймати у вказаному на упаковці порядку щодня приблизно в один і той самий час, за потреби запиваючи водою або іншою рідиною. Прийом таблеток здійснюється безперервно. Слід приймати по 1 таблетці на добу послідовно протягом 28 днів. Кожну нову упаковку починають після прийому останньої таблетки попередньої календарної упаковки. Менструальноподібна кровотеча зазвичай починається під час прийому останніх таблеток календарної упаковки і може ще не завершитися до початку наступної календарної упаковки. У деяких жінок менструальноподібна кровотеча продовжується після прийому перших пігулок із нової календарної упаковки.ПередозуванняСимптоми: про серйозні порушення передозування препарату Клайра не повідомлялося. На підставі сумарного досвіду застосування КОК - симптоми, які можуть відзначатися при передозуванні активних таблеток: нудота, блювота, кров'янисті виділення, що мажуть, або метрорагія. Лікування: симптоматичне.Запобіжні заходи та особливі вказівкиЯкщо якісь із захворювань/станів/факторів ризику, зазначених нижче, є в даний час, слід ретельно співвіднести потенційний ризик і очікувану користь застосування препарату Клайра в кожному індивідуальному випадку: фактори ризику розвитку тромбозу та тромбоемболії (паління, ожиріння, дисліпопротеїнемія, артеріальна гіпертензія, мігрень, захворювання клапанів серця, порушення серцевого ритму, великі хірургічні втручання без тривалої іммобілізації); інші захворювання, при яких можуть відзначатися порушення периферичного кровообігу (цукровий діабет, системний червоний вовчак, гемолітико-уремічний синдром, хвороба Крона та виразковий коліт, серповидно-клітинна анемія); спадковий ангіоневротичний набряк; гіпертригліцеридемія; захворювання, що вперше виникли або посилилися під час вагітності або на тлі попереднього прийому статевих гормонів (наприклад, холестатична жовтяниця, холестатичний свербіж, холелітіаз, отосклероз з погіршенням слуху, порфірія, герпес вагітних, хорея Сіденгама); післяпологовий період.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаПігулки, покриті плівковою оболонкою. 2 темно-жовтих, 5 рожевих, 17 блідо-жовтих, 2 червоні, 2 білі (всього — 28 табл.) в 1 бл. із плівки ПВХ/алюмінієвої фольги. 1 бл. + вклеєний у книжку-розкладачку картонну. 1 або 3 книжки-розкладачки в комплекті з календарем прийому самоклеючимся запечатані в прозору плівку.Опис лікарської формиТемно-жовті таблетки: круглі, двоопуклі, покриті плівковою оболонкою темно-жовтого кольору, з гравіюванням «DD» у правильному шестикутнику на одній стороні. Вид пігулок на поперечному розрізі: ядро від білого до майже білого кольору, оболонка темно-жовта. Рожеві таблетки: круглі, двоопуклі, покриті плівковою оболонкою рожевого кольору, з гравіюванням «DJ» у правильному шестикутнику на одній стороні. Вид пігулок на поперечному розрізі: ядро від білого до майже білого кольору, оболонка - рожева. Блідо-жовті таблетки: круглі, двоопуклі, покриті плівковою оболонкою блідо-жовтого кольору, з гравіюванням «DH» у правильному шестикутнику на одній стороні. Вид пігулок на поперечному розрізі: ядро від білого до майже білого кольору, оболонка - блідо-жовта. Червоні таблетки: круглі, двоопуклі, покриті плівковою оболонкою червоного кольору, з гравіюванням «DN» у правильному шестикутнику на одній стороні. Вид пігулок на поперечному розрізі: ядро від білого до майже білого кольору, оболонка червона. Білі таблетки (плацебо): круглі, двоопуклі, покриті плівковою оболонкою білого кольору, з гравіюванням «DT» у правильному шестикутнику на одній стороні. Вид пігулок на поперечному розрізі: ядро від білого до майже білого кольору, оболонка – біла.Властивості компонентівПігулки, покриті плівковою оболонкою різного кольору. 1 блістер: Таблетки, покриті плівковою оболонкою темно-жовтого кольору - 1 табл. ядро: активний компонент: естрадіолу валерат, мікро 20 – 3 мг допоміжні речовини: лактози моногідрат – 48,36 мг; крохмаль кукурудзяний – 14,4 мг; крохмаль кукурудзяний прежелатинізований – 9,6 мг; повідон 25 - 4 мг; магнію стеарат – 0,64 мг оболонка плівкова: гіпромелоза - 1,5168 мг; макрогол 6000 - 0,3036 мг; тальк – 0,3036 мг; титану діоксид – 0,584 мг; барвник заліза оксид жовтий - 0,292 мг Таблетки, покриті плівковою оболонкою рожевого кольору - 1 табл. ядро: активні компоненти: естрадіолу валерат, мікро 20 – 2 мг; дієногест, мікро - 2 мг допоміжні речовини: лактози моногідрат – 47,36 мг; крохмаль кукурудзяний – 14,4 мг; крохмаль кукурудзяний прежелатинізований – 9,6 мг; повідон 25 - 4 мг; магнію стеарат – 0,64 мг оболонка плівкова: гіпромелоза - 1,5168 мг; макрогол 6000 - 0,3036 мг; тальк – 0,3036 мг; титану діоксид - 0,83694 мг; барвник заліза оксид червоний - 0,03906 мг Таблетки, покриті плівковою оболонкою блідо-жовтого кольору - 1 табл. ядро: активні компоненти: естрадіолу валерат, мікро 20 – 2 мг; дієногест, мікро – 3 мг. допоміжні речовини: лактози моногідрат – 46,36 мг; крохмаль кукурудзяний – 14,4 мг; крохмаль кукурудзяний прежелатинізований – 9,6 мг; повідон 25 - 4 мг; магнію стеарат – 0,64 мг. оболонка плівкова: гіпромелоза - 1,5168 мг; макрогол 6000 - 0,3036 мг; тальк – 0,3036 мг; титану діоксид - 0,89694 мг; барвник заліза оксид жовтий - 0,03906 мг Таблетки, покриті плівковою оболонкою червоного кольору – 1 табл. ядро: активні компоненти: естрадіолу валерат, мікро 20 – 1 мг допоміжні речовини: лактози моногідрат – 50,36 мг; крохмаль кукурудзяний – 14,4 мг; крохмаль кукурудзяний прежелатинізований – 9,6 мг; повідон 25 - 4 мг; магнію стеарат – 0,64 мг оболонка плівкова: гіпромелоза - 1,5168 мг; макрогол 6000 - 0,3036 мг; тальк – 0,3036 мг; титану діоксид - 0,5109 мг; барвник заліза оксид червоний - 0,3651 мг Таблетки, вкриті плівковою оболонкою білого кольору (плацебо) – 1 табл. ядро: допоміжні речовини: лактози моногідрат – 52,1455 мг; крохмаль кукурудзяний – 24 мг; повідон 25 - 3,0545 мг; магнію стеарат – 0,8 мг оболонка плівкова: гіпромелоза - 1,0112 мг; тальк – 0,2024 мг; титану діоксид - 0,7864 мгФармакокінетикаДієногест Абсорбція. Після перорального прийому дієногест швидко та практично повністю всмоктується. C max у сироватці крові, що становить 90,5 нг/мл, досягається приблизно через 1 годину після перорального прийому таблетки препарату Клайра, що містить 2 мг естрадіолу валерату + 3 мг дієногесту. Біодоступність становить близько 91%. Фармакокінетика дієногесту у дозовому діапазоні від 1 до 8 мг характеризується залежністю від дози. Одночасний прийом їжі не надає клінічно значущого впливу на швидкість та ступінь всмоктування дієногесту. Розподіл. Відносно велика (10%) частина циркулюючого дієногеста знаходиться у незв'язаному вигляді, тоді як близько 90% неспецифічно пов'язане з альбуміном. Дієногест не зв'язується з ГСПГ, і кортикостероїдзв'язуючим глобуліном (КСГ). З цієї причини відсутня можливість витіснення тестостерону з зв'язку з ГСПГ або кортизолу з його зв'язку з КСГ. Будь-який вплив на фізіологічні процеси транспорту ендогенних стероїдів, отже, є малоймовірним. V d дієногеста при C ss становить 46 л після внутрішньовенного введення 85 мкг міченого тритієм дієногеста. Метаболізм. Дієногест майже повністю метаболізується, відповідно до відомих шляхів метаболізму стероїдних гормонів (гідроксилування, кон'югування), з утворенням переважно гормонально неактивних метаболітів. Метаболіти виводяться дуже швидко, тому переважаючою фракцією в плазмі є незмінений дієногест. Загальний кліренс після внутрішньовенного введення міченого тритієм дієногесту - 5,1 л/год. Елімінація. T 1/2 дієногесту з плазми становить приблизно 11 год. Після прийому внутрішньо в дозі 0,1 мг/кг дієногест виводиться у вигляді метаболітів, які виводяться нирками і через кишечник у співвідношенні приблизно 3:1. Після перорального прийому 42% дози виводиться у межах перших 24 годин, а 63% – у межах 6 днів шляхом ниркової екскреції. Через 6 днів нирками та через кишечник виводиться у сукупності 86% дози. C ss . Фармакокінетика дієногесту не залежить від концентрації ГЗНГ. C ss досягається через 3 дні прийому однієї і тієї ж дози, що становить 3 мг дієногесту у поєднанні з 2 мг естрадіолу валерату. C min , C max і середня концентрація дієногесту у сироватці крові при рівноважному стані становлять відповідно 11,8; 82,9 та 33,7 нг/мл. Середній коефіцієнт кумуляції AUC 0-24 - 1,24. Естрадіола валерат Абсорбція. Після прийому внутрішньо естрадіолу валерат швидко та повністю абсорбується. Розщеплення на естрадіол та валеріанову кислоту відбувається в ході всмоктування у слизовій оболонці ШКТ або під час першого пасажу через печінку, внаслідок чого утворюються естрадіол та його метаболіти – естрон та естріол. C max естрадіолу в сироватці крові, що дорівнює 70,6 пг/мл, досягається між 1,5 та 12 годинами після разового прийому внутрішньо таблетки, що містить 3 мг естрадіолу валерату в 1-й день курсу. Одночасний прийом їжі не надає клінічно значущого впливу на швидкість та ступінь всмоктування естрадіолу валерату. Метаболізм. Валеріанова кислота дуже швидко метаболізується. Після внутрішнього застосування приблизно 3% дози стають безпосередньо біодоступними у вигляді естрадіолу. Естрадіол піддається інтенсивному ефекту первинного проходження через печінку, і значна частина введеної дози метаболізується вже у слизовій оболонці ШКТ. У сукупності з пресистемним метаболізмом у печінці близько 95% прийнятої внутрішньо дози метаболізується до надходження до системної циркуляції. Основними метаболітами є естрон, естрону сульфат та естрону глюкуронід. Розподіл. У плазмі крові 38% естрадіолу пов'язано з ГСПГ, 60% - з альбуміном і 2-3% циркулює у незв'язаному вигляді. Естрадіол може трохи підвищувати концентрацію ГСПГ у сироватці крові; цей ефект залежить від дози. На 21 день циклу прийому концентрація ГСПГ становила приблизно 148% від вихідної, а до 28-го дня (завершення фази прийому неактивних таблеток) знизилася приблизно до 141% від вихідної. Здається V d після внутрішньовенного введення - 1,2 л/кг. Елімінація. Внаслідок великого циркулюючого пулу сульфатів і глюкуронідів естрогену, а також кишково-печінкової рециркуляції, T 1/2 естрадіолу в термінальній фазі після перорального прийому є комплексним параметром, який залежить від усіх цих процесів і знаходиться в діапазоні близько 13-20 год. Естрадіол та його метаболіти виводяться головним чином нирками, причому близько 10% виводиться через кишечник. C ss . На фармакокінетику естрадіолу впливає концентрація ГСПГ. У жінок вимірювана концентрація естрадіолу в плазмі крові є сукупністю ендогенного естрадіолу та естрадіолу, що надійшов при прийомі препарату Клайра. Під час фази прийому таблеток, що містять 2 мг естрадіолу валерату + 3 мг дієногесту, C max та середня концентрація естрадіолу в сироватці крові при рівноважному стані становлять відповідно 66 та 51,6 пг/мл. Протягом всього 28-денного циклу підтримувалися стабільні C міді естрадіолу в діапазоні від 28,7 до 64,7 пг/мл.ФармакодинамікаКонтрацептивний ефект КОК заснований на взаємодії різних факторів, найважливішими з яких є придушення овуляції та зміна властивостей цервікального слизу. Поряд із попередженням небажаної вагітності, КОКобладают рядом позитивних властивостей, які при обліку також негативних властивостей (див. «Особливі вказівки», «Побічні дії») можуть допомогти у виборі найбільш відповідного методу контрацепції. У жінок, які приймають КОК, зменшуються болючість та інтенсивність менструальноподібних кровотеч, внаслідок чого знижується ризик залізодефіцитної анемії. Крім того, є дані про зниження ризику розвитку раку ендометрію та раку яєчників. Препарат Клайра має сприятливий ефект щодо ендометрію, що може бути застосовано для лікування рясних та/або тривалих менструальних кровотеч без органічної патології. Ефективність та безпека таблеток естрадіолу валерату/дієногеста у лікуванні симптомів дисфункціональної маткової кровотечі вивчені у двох подвійних сліпих плацебо-контрольованих клінічних дослідженнях. Обидва дослідження мали ідентичний дизайн та план аналізу. Обидва дослідження продемонстрували клінічно та статистично значуще зменшення менструальної крововтрати. Це супроводжувалося статистично значущим покращенням показників метаболізму заліза (Hb, гематокрит та феритин). Естрогеном у препараті Клайра є естрадіолу валерат, попередник природного 17β-естрадіолу людини (1 мг естрадіолу валерату відповідає 0,76 мг 17β-естрадіолу). Естрогенний компонент, що використовується в цьому КОК, таким чином, відрізняється від естрогенів, які зазвичай використовуються в КОК, якими є синтетичні естрогени — етинілестрадіол або його попередник местранол, що обидва містять етинільну групу в положенні 17α. Ця група зумовлює більш високу метаболічну стабільність, однак також більш виражену дію на печінку. Прийом препарату Клайра веде до менш вираженої дії на печінку порівняно з трифазними КОК, що містять етинілестрадіол та левоноргестрел. Було показано, що на концентрацію ГСПГ і параметри гемостазу менш виражено. У комбінації з дієногестом естрадіолу валерат демонструє підвищення ЛПВЩ, тоді як концентрація Хс ЛПНЩ дещо знижується. Дієногест є прогестагеном, що діє при пероральному застосуванні, який характеризується додатковими частковими антиандрогенними ефектами. Його естрогенні, антиестрогенні та андрогенні властивості незначні. Завдяки особливій хімічній структурі забезпечується спектр фармакологічної дії, що поєднує найважливіші переваги 19-нор-прогестагенів та похідних прогестерону. Доклінічні дані, отримані в ході стандартних досліджень токсичності при багаторазовому введенні доз, генотоксичності, канцерогенного потенціалу та токсичності для репродуктивної системи не вказують на існування специфічного ризику для людини. Однак слід враховувати, що статеві гормони здатні стимулювати зростання ряду гормонозалежних тканин та пухлин. При правильному застосуванні індекс Перля (показник, що відображає частоту наступу вагітності у 100 жінок протягом року використання контрацептиву) становить менше 1. При пропусканні таблеток або неправильному застосуванні індекс Перля може зростати.Показання до застосуванняпероральна контрацепція; пероральна контрацепція та лікування рясних та/або тривалих менструальних кровотеч без органічної патології.Протипоказання до застосуванняЗастосування препарату Клайра протипоказане за наявності будь-якого зі станів, наведених нижче. Якщо якісь із цих станів розвиваються вперше на фоні прийому, препарат повинен бути негайно скасований: підвищена чутливість до активних речовин або будь-якої з допоміжних речовин; тромбози (венозні та артеріальні) та тромбоемболії в даний час або в анамнезі (в т.ч. тромбоз глибоких вен (ТГВ), ТЕЛА, інфаркт міокарда (ІМ), інсульт в даний час або в анамнезі); стани, що передують тромбозу (в т.ч. транзиторні ішемічні атаки, стенокардія) в даний час або в анамнезі; виявлена придбана або спадкова схильність до венозного або артеріального тромбозу, включаючи резистентність до активованого протеїну С, дефіцит антитромбіну III, дефіцит протеїну С, дефіцит протеїну S, гіпергомоцистеїнемія, антитіла до фосфоліпідів (антитіла до кардіоліпину); наявність високого ризику венозного або артеріального тромбозу (див. «Особливі вказівки»); мігрень з осередковими неврологічними симптомами, зокрема. в анамнезі; цукровий діабет із судинними ускладненнями; панкреатит з вираженою гіпертригліцеридемією в даний час або в анамнезі; печінкова недостатність та тяжкі захворювання печінки (до нормалізації показників функції печінки); пухлини печінки (доброякісні та злоякісні) в даний час або в анамнезі; виявлені гормонозалежні злоякісні пухлини (в т.ч. статевих органів чи молочних залоз) чи підозра на них; кровотеча з піхви неясного генезу; вагітність чи підозра на неї; період грудного вигодовування; непереносимість лактози, дефіцит лактази, глюкозо-галактозна мальабсорбція.Побічна діяІнфекційні та паразитарні захворювання: Грибкова інфекція, інфекція піхви неуточнена, кандидозний вульвагініт; Кандидоз, лабіальний герпес, синдром гістоплазмозу очей, оперізувальний лишай, інфекція сечовивідних шляхів, бактеріальний вагініт, запальні захворювання органів малого тазу. З боку обміну речовин та харчування: Підвищення апетиту; Затримка рідини, гіпертригліцеридемія/ З боку нервової системи: Головний біль (у т.ч. головний біль напруги), біль у ділянці пазух носа; Запаморочення, мігрень (в т.ч. з аурою та без аури); Порушення уваги, парестезії, вертиго. З боку психіки: Депресія/зниження настрою, зниження лібідо, психічні порушення, перепади настрою, афективна лабільність, безсоння; Агресивність, тривожність, дисфорія, підвищення лібідо, нервозність, занепокоєння, порушення сну, стрес. З боку зору: Непереносимість контактних лінз, сухість слизової оболонки очей, набряк повік. З боку судин: Підвищення артеріального тиску, припливи; Кровотеча з варикознорозширених вен, зниження артеріального тиску, болі по ходу вен, ВТЕ, артеріальна тромбоемболія, флебіт поверхневих вен, тромбофлебіт. З боку серця: Інфаркт міокарда, відчуття серцебиття. З боку шлунково-кишкового тракту: Болі у животі, здуття живота, нудота; Діарея, блювання; Запор, диспепсія, гастроезофагеальний рефлюкс, сухість у роті З боку печінки та жовчовивідних шляхів: Підвищення активності печінкових ферментів (АЛТ, АСТ, ГГТ); Фокальна нодулярна гіперплазія печінки, хронічний холецистит. З боку шкіри та підшкірних тканин Акне; Алопеція, свербіж (в т.ч. генералізований і сверблячий висип), висип (в т.ч. плямистий висип), гіпергідроз; Алергічна шкірна реакція, включаючи алергічний дерматит та кропив'янку, хлоазму, дерматит, гірсутизм, гіпертрихоз, нейродерматит, порушення пігментації, себорея, ураження шкіри, в т.ч. порушення тургору шкіри. З боку скелетно-м'язової системи та сполучної тканини: М'язові спазми; Болі у спині, відчуття тяжкості, біль у щелепі. З боку нирок та сечовивідних шляхів Біль у ділянці сечовивідних шляхів/ З боку статевих органів та молочної залози: Відсутність менструальноподібних кровотеч, дискомфорт у молочних залозах, болі в молочних залозах, болючість сосків, болі в сосках, хвороблива менструальноподібна кровотеча, нерегулярні менструальноподібні кровотечі (метрорагія) Збільшення молочних залоз, дифузне ущільнення молочних залоз, дисплазія епітелію шийки матки, дисфункціональна маткова кровотеча, диспареунія, фіброзно-кістозна мастопатія, рясна менструальноподібна кровотеча, кісти в яєчниках, болі в тазовій ділянці, матки піхви, сухість слизової оболонки вульви та піхви, кров'яні виділення/кровотечі з піхви, в т.ч. мажуть виділення; Доброякісне новоутворення у молочній залозі, у т.ч. кіста молочної залози, рак молочної залози in situ, поліп шийки матки, кровотеча під час статевих зносин, галакторея, мізерні кров'яні менструальноподібні виділення, затримка менструальноподібної кровотечі, розрив кісти яєчника, відчуття печіння у піхві, запах з піхви, в З боку крові та лімфатичної системи: Лімфаденопатія З боку дихальної системи, органів грудної клітки та середостіння: Бронхіальна астма, задишка, носова кровотеча. Загальні симптоми: Підвищення маси тіла: Дратівливість, периферичні набряки, зниження ваги, стомлюваність; Біль за грудиною, нездужання, лихоманка. Лабораторні інструментальні дані: Підвищення чи зниження АТ; Патологічні результати цитологічного дослідження з Папаніколау.Взаємодія з лікарськими засобамиВплив інших лікарських засобів на препарат Клайра Можлива взаємодія з ЛЗ, що індукують мікросомальні ферменти печінки, внаслідок чого може збільшуватися кліренс статевих гормонів, що, у свою чергу, може призводити до проривних маткових кровотеч та/або зниження контрацептивного ефекту. Тактика ведення Індукція мікросомальних ферментів печінки може спостерігатися вже через кілька днів спільного застосування препаратів-індукторів та препарату Клайра та зберігатись до 4 тижнів після його закінчення. Короткострокове лікування. Жінкам, які отримують лікування препаратами, що індукують мікросомальні ферменти печінки, слід тимчасово використовувати бар'єрний метод контрацепції або вибрати інший негормональний метод контрацепції на додаток до застосування препарату Клайра. Бар'єрний метод контрацепції слід використовувати протягом усього періоду прийому супутніх препаратів та протягом 28 днів після їх відміни. Якщо прийом супутніх препаратів триває після того, як закінчилися активні таблетки в упаковці препарату Клайра, необхідно викинути неактивні таблетки (плацебо) і одразу розпочати прийом активних таблеток з нової упаковки. Тривале лікування. Жінкам, які отримують тривале лікування препаратами, що індукують мікросомальні ферменти печінки, рекомендується розглянути інший ефективний метод негормонального контрацепції. Речовини, що збільшують кліренс препарату Клайра (що знижують ефективність індукцією ферментів). Фенітоїн, барбітурати, бозентан, примідон, карбамазепін, рифампіцин і, можливо, також окскарбазепін, топірамат, фелбамат, гризеофульвін, а також препарати, що містять продирявлений звіробій. Одночасний прийом рифампіцину разом з таблетками, що містять естрадіолу валерат і дієногест, призводив до істотного зниження C ss та системної експозиції дієногесту та естрадіолу. Системна експозиція дієногеста та естрадіолу при C ss , що вимірюється на основі AUC 0-24 , знизилася відповідно на 83 і на 44%. Речовини з різним впливом на кліренс препарату Клайра. При сумісному застосуванні з препаратом Клайра багато інгібіторів протеаз ВІЛ або вірусу гепатиту С та ННІОТ можуть як збільшувати, так і зменшувати концентрацію естрогенів або прогестинів у плазмі крові. У деяких випадках такий вплив може бути клінічно значущий. Речовини, що знижують кліренс КЗК (інгібітори ферментів). Дієногест є субстратом цитохрому Р450 (CYP)3A4. Сильні та помірні інгібітори CYP3A4, такі як азольні антимікотики (наприклад ітраконазол, вориконазол, флуконазол), верапаміл, макроліди (наприклад кларитроміцин, еритроміцин), дилтіазем і грейпфрутовий сік можуть підвищувати або плазмові концентрації. При одночасному прийомі з сильним інгібітором кетоконазолом величина AUC 0–24 у рівноважному стані у дієногесту зросла у 2,86 раза, а у естрадіолу – у 1,57 раза. При одночасному застосуванні з помірним інгібітором еритроміцином величина AUC 0-24 у дієногесту та естрадіолу в рівноважному стані збільшилася відповідно у 1,62 та у 1,33 рази. Вплив препарату Клайра на інші лікарські препарати КОК можуть впливати на метаболізм інших препаратів, що призводить до підвищення (наприклад циклоспорин) або зниження (наприклад ламотриджин) їхньої концентрації в плазмі крові та тканинах. Однак, виходячи з даних досліджень in vitro, інгібування ферментів CYP при застосуванні препарату Клайра в терапевтичній дозі є малоймовірним. Несумісність. Відсутня.Спосіб застосування та дозиВсередину, незалежно від їди. Таблетки слід приймати у вказаному на упаковці порядку щодня приблизно в один і той самий час, за потреби запиваючи водою або іншою рідиною. Прийом таблеток здійснюється безперервно. Слід приймати по 1 таблетці на добу послідовно протягом 28 днів. Кожну нову упаковку починають після прийому останньої таблетки попередньої календарної упаковки. Менструальноподібна кровотеча зазвичай починається під час прийому останніх таблеток календарної упаковки і може ще не завершитися до початку наступної календарної упаковки. У деяких жінок менструальноподібна кровотеча продовжується після прийому перших пігулок із нової календарної упаковки.ПередозуванняСимптоми: про серйозні порушення передозування препарату Клайра не повідомлялося. На підставі сумарного досвіду застосування КОК - симптоми, які можуть відзначатися при передозуванні активних таблеток: нудота, блювота, кров'янисті виділення, що мажуть, або метрорагія. Лікування: симптоматичне.Запобіжні заходи та особливі вказівкиЯкщо якісь із захворювань/станів/факторів ризику, зазначених нижче, є в даний час, слід ретельно співвіднести потенційний ризик і очікувану користь застосування препарату Клайра в кожному індивідуальному випадку: фактори ризику розвитку тромбозу та тромбоемболії (паління, ожиріння, дисліпопротеїнемія, артеріальна гіпертензія, мігрень, захворювання клапанів серця, порушення серцевого ритму, великі хірургічні втручання без тривалої іммобілізації); інші захворювання, при яких можуть відзначатися порушення периферичного кровообігу (цукровий діабет, системний червоний вовчак, гемолітико-уремічний синдром, хвороба Крона та виразковий коліт, серповидно-клітинна анемія); спадковий ангіоневротичний набряк; гіпертригліцеридемія; захворювання, що вперше виникли або посилилися під час вагітності або на тлі попереднього прийому статевих гормонів (наприклад, холестатична жовтяниця, холестатичний свербіж, холелітіаз, отосклероз з погіршенням слуху, порфірія, герпес вагітних, хорея Сіденгама); післяпологовий період.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаДраже – 1 шт. Активні компоненти (жовте драже): естрадіолу валерат – 2 мг; Активні компоненти (коричневе драже): естрадіолу валерат – 2 мг; левоноргестрел – 0,15 мг; Допоміжні речовини (жовте та коричневе драже): лактози моногідрат, крохмаль картопляний, полівідон К 25, тальк, магнію стеарат, сахароза, глюкоза (декстроза), желатин, макрогол 35000, кальцію карбонат, титану діоксид заліза Е17 , заліза оксид коричневий, карнаубський віск, магнію карбонат основний, вода очищена. Календарна упаковка (блістер), що містить 9 драже жовтого кольору та 12 драже коричневого кольору. По 21 драже або 3 блістери по 21 драже разом з інструкцією по застосуванню поміщають у картонну коробку.Опис лікарської формиКруглі драже жовтого кольору (9 драже) та коричневого кольору (12 драже).Фармакотерапевтична групаПротиклімактеричний засіб (естроген+прогестаген).ФармакокінетикаПісля прийому внутрішньо естрадіолу валерат швидко і повністю абсорбується із шлунково-кишкового тракту (ЖКТ). Після надходження в організм він швидко метаболізується з утворенням 17Р-естрадіолу та естрону, які надалі піддаються стандартним метаболічним перетворенням. Після перорального прийому стає біоуступним близько 3% естрадіолу. Максимальна концентрація естрадіолу досягається через 2-3 години, співвідношення естрону-естрадіол дорівнює 4:1. Естрадіол виводиться у вигляді метаболітів, головним чином із сечею (90%) та, меншою мірою – з жовчю. Після прийому внутрішньо левоноргестрел швидко і практично повністю абсорбується із ШКТ. Максимальна концентрація в сироватці досягається через 1-2 години. 93-95% левоноргестрелу зв'язується з альбуміном та глобуліном, що зв'язує статеві гормони (ГСПГ). Метаболіти левоноргестрелу виводяться із сечею та жовчю, головним чином, у вигляді сульфатів та глюкуронідів.ФармакодинамікаКлімонорм містить естроген - естрадіолу валерат, який в організмі людини перетворюється на природний 17(3-естрадіол,. Також до складу препарату Клімонорм входить похідне 19-нортестостерону - левоноргестрел. Додавання левоноргестрелу протягом 12 днів кожного циклу знижує ризик. Завдяки складу та циклічній схемі прийому Клімонорм, (прийом тільки естрогену протягом 9 днів, потім – комбінації естрогену та гестагену протягом 12 днів, і, нарешті, 7-денна перерва), у жінок з невіддаленою маткою при регулярному прийомі препарату встановлюється менструальний цикл . Естрадіол заповнює дефіцит естрогенів в жіночому організмі після настання менопаузи і забезпечує ефективне лікування психо-емоційних та вегетативних клімактеричних симптомів (таких як "припливи", підвищене потовиділення, порушення сну, підвищена нервова збудливість, дратівливість, серцебиття голов, лібідо, м'язові та суглобові болі); інволюції шкіри та слизових оболонок, особливо слизових сечостатевої системи (нетримання сечі, сухість та подразнення слизової оболонки піхви, болючість при статевих зносинах). Естрадіол попереджає втрату кісткової маси, спричинену дефіцитом естрогенів. Головним чином це пов'язано з придушенням функції остеокластів та зрушенням процесу кісткового ремоделювання у бік утворення кістки. Було доведено, що тривале застосування замісної гормональної терапії (ЗГТ) дозволяє знизити ризик переломів периферичних кісток у жінок після настання менопаузи. При скасуванні ЗГТ темпи зниження кісткової маси можна порівняти з показниками, характерними для періоду безпосередньо після менопаузи. Не доведено, що, застосовуючи ЗГТ, можна відновити кісткову масу до передклімактеричного рівня. ЗГТ також благотворно впливає на вміст колагену в шкірі, так само як і на її щільність, і також може уповільнити процес утворення зморшок. Прийом Клімонорма веде до зниження рівня загального холестерину, ліпопротеїдів низької щільності (ЛПНЩ) та до підвищення ліпопротеїдів високої щільності (ЛПВЩ), внаслідок чого значно підвищується співвідношення ЛПВЩ/ЛЩНП, а також підвищення рівня тригліцеридів. Спостережливі дослідження дають підстави вважати, що серед жінок у постменопаузі при використанні ЗГТ знижується показник захворюваності на рак товстої кишки. Механізм дії досі неясен.Показання до застосуванняЗамісна гормональна терапія (ЗГТ) при клімактеричних розладах, інволюційних змінах шкіри та сечостатевого тракту, депресивних станах у клімактеричному періоді, а також симптомах дефіциту естрогенів внаслідок природної менопаузи або гіпогонадизму, стерилізації або первинної дисфункції яєчників. Профілактика постменопаузального остеопорозу. Нормалізація нерегулярних менструальних циклів. Лікування первинної чи вторинної аменореї.Протипоказання до застосуванняНе рекомендується починати замісну гормональну терапію (ЗГТ), за наявності будь-якого з наведених нижче станів. Якщо будь-який з цих станів виникне під час ЗГТ, слід негайно припинити використання препарату. Вагітність та лактація. Піхвова кровотеча неясного походження. Підтверджений або передбачуваний діагноз раку молочної залози. Підтверджений або передбачуваний діагноз гормонозалежного передракового захворювання або гормонозалежної злоякісні пухлини. Пухлини печінки нині чи анамнезі (доброякісні чи злоякісні). Тяжкі захворювання печінки. Гострий або нещодавно перенесений артеріальний тромбоз чи тромбоемболія (такі як інфаркт міокарда, інсульт). Тромбоз глибоких вен у стадії загострення, тромбоемболії нині чи анамнезі. Виражена гіпертригліцеридемія. Підвищена чутливість до компонентів препарату Клімонорм Клімонорм слід призначати з обережністю при таких захворюваннях: артеріальна гіпертензія, вроджені гіпербілірубінемії (синдроми Жильбера, Дубіна-Джонсона та Ротора), холестатична жовтяниця або холестатичний свербіж під час вагітності, ендометріоз, міома матки, цукровий діабет.Вагітність та лактаціяЗГТ не призначається під час вагітності чи годування груддю. Великомасштабні епідеміологічні дослідження стероїдних гормонів, що використовуються для контрацепції або ЗГТ, не виявили збільшення ризику розвитку вроджених дефектів у дітей, які народилися у жінок, які приймали такі гормони до вагітності, а також тератогенного впливу гормонів при їх випадковому прийомі у ранні терміни вагітності. Невелика кількість статевих гормонів може виділятися з материнським молоком.Побічна діяЗ боку репродуктивної системи та молочних залоз: зміни частоти та інтенсивності маткових кровотеч, проривні кровотечі, міжменструальні кров'яні виділення (зазвичай послаблюються під час терапії), дисменорея, зміни вагінальних виділень, стан, подібний до передменструального синдрому; болючість, напруга та/або збільшення молочних залоз. З боку шлунково-кишкового тракту: диспепсія, здуття живота, нудота, блювання, біль у животі, рецидив холестатичної жовтяниці. З боку шкіри та підшкірної клітковини: шкірний висип, свербіж шкіри, хлоазму, вузлувата еритема. З боку центральної нервової системи: головний біль, мігрень, запаморочення, тривожність або депресивні симптоми, підвищена стомлюваність. Інші: прискорене серцебиття, набряки, підвищення артеріального тиску, венозний тромбоз та тромбоемболія, м'язові судоми, зміни маси тіла, зміни лібідо, порушення зору, непереносимість контактних лінз, алергічні реакції.Взаємодія з лікарськими засобамиНа початку ЗГТ необхідно припинити застосування гормональних контрацептивів. За потреби пацієнтці слід рекомендувати негормональні контрацептиви. Тривале лікування препаратами, що індукують ферменти печінки (наприклад, деякими протисудомними та антимікробними препаратами) може збільшувати кліренс статевих гормонів та знижувати їхню клінічну ефективність. Подібна властивість індукувати ферменти печінки була виявлена у гідантоїнів, барбітуратів, примідону, карбамазепіну та рифампіцину, наявність цієї особливості також передбачається у окскарбазепіну, топірамату, фелбамату та гризеофульвіну. Максимальна індукція ферментів зазвичай спостерігається не раніше, ніж через 2-3 тижні, але потім вона може зберігатися ще принаймні протягом 4 тижнів після припинення прийому препарату. У поодиноких випадках на тлі супутнього прийому деяких антибіотиків (наприклад, пеніцилінової та тетрациклінової груп) спостерігалося зниження рівня естрадіолу. Речовини, що значно піддаються кон'югації (наприклад, парацетамол), можуть збільшувати біодоступність естрадіолу внаслідок конкурентного інгібування системи кон'югації у процесі всмоктування. Внаслідок впливу ЗГТ на толерантність до глюкози в окремих випадках може змінитись потреба в пероральних протидіабетичних засобах або інсуліні. Взаємодія з алкоголем Надмірне споживання алкоголю під час ЗГТ може призвести до збільшення рівня естрадіолу.Спосіб застосування та дозиЯкщо у пацієнтки продовжуються менструації, лікування слід розпочинати на 5-й день менструального циклу (1-й день менструальної кровотечі відповідає 1-му дню менструального циклу). Пацієнтки з аменореєю або дуже рідкісними менструаціями, а також жінки в постменопаузі можуть починати прийом препарату в будь-який час, за умови, що виключена вагітність. Кожна упаковка розрахована на 21-денний прийом. Щодня протягом перших 9 днів приймають по одному жовтому дражу, а потім протягом 12 днів - щодня по одному коричневому дражу. Після 21-денного прийому препарату слідує 7-денна перерва в прийомі препарату, під час якого настає менструальноподібна кровотеча, спричинена скасуванням препарату (зазвичай на 2-3 день після прийому останнього драже). Після 7-денної перерви в прийомі препарату починають нову упаковку Клімонорма, приймаючи перше драже того ж дня тижня, що й перше драже з попередньої упаковки. Драже ковтають повністю, запиваючи невеликою кількістю рідини. Час доби, коли жінка приймає препарат, не має значення, однак, якщо вона почала приймати драже в якийсь конкретний час, вона повинна дотримуватися цього часу і надалі. Якщо жінка забула прийняти драже, вона може прийняти його протягом найближчих 12 – 24 годин. Якщо лікування перервано більш тривалий час, можливе виникнення вагінальної кровотечі.ПередозуванняДослідження гострої токсичності не виявили ризику гострих побічних ефектів при випадковому прийомі Клімонорму в кількості, що багаторазово перевищує добову терапевтичну дозу. Симптоми, які можуть спостерігатися при передозуванні: нудота, блювання, вагінальна кровотеча. Специфічного антидоту немає, лікування симптоматичне.Запобіжні заходи та особливі вказівкиКлімонорм не застосовується для контрацепції. При необхідності контрацепції слід застосовувати негормональні методи (за винятком календарного та температурного методів). При підозрі на вагітність, слід призупинити прийом драже доти, доки вагітність не буде виключена (див. розділ "Вагітність і лактація"). За наявності або погіршення будь-яких зазначених нижче станів або факторів ризику, перш ніж почати або продовжити ЗГТ слід оцінити співвідношення індивідуального ризику та користі лікування. Венозна тромбоемболія У ряді контрольованих рандомізованих, а також епідеміологічних досліджень виявлено підвищений відносний ризик розвитку венозної тромбоемболії (ВТЕ) на тлі ЗГТ, тобто. тромбозу глибоких вен або емболії легеневої артерії. Тому, при призначенні ЗГТ жінкам із факторами ризику ВТЕ співвідношення ризику та користі від лікування має бути ретельно зважено та обговорено з пацієнткою. Фактори ризику розвитку ВТЕ включають індивідуальний та сімейний анамнез (наявність ВТЕ у найближчих родичів відносно молодому віці може вказувати на генетичну схильність) і важке ожиріння. Ризик ВТЕ також збільшується з віком. Питання про можливу роль варикозного розширення вен у розвитку ВТЕ залишається спірним. Ризик ВТЕ може тимчасово збільшуватись при тривалій іммобілізації, "великих" планових та травматологічних операціях або масивній травмі. Залежно від причини чи тривалості іммобілізації слід вирішити питання щодо доцільності тимчасового припинення ЗГТ Слід негайно припинити лікування з появою симптомів тромботичних порушень або за підозри на їх виникнення. Артеріальна тромбоемболія У ході рандомізованих контрольованих досліджень при тривалому застосуванні комбінованих кон'югованих естрогенів та медроксипрогестерон ацетату не було отримано доказів позитивного впливу на серцево-судинну систему. У широкомасштабних клінічних випробуваннях цієї сполуки було виявлено можливе зростання ризику коронарної хвороби у перший рік застосування. Також було виявлено зростання ризику виникнення інсульту. До цього часу з іншими препаратами для ЗГТ не проводилося довгострокових рандомізованих контрольованих випробувань з метою виявлення позитивного ефекту щодо показників захворюваності та смертності щодо серцево-судинної системи. Тому невідомо, чи цей підвищений ризик поширюється на препарати для ЗГТ, що містять інші види естрогенів і прогестагенів. Рак ендометрію При тривалій монотерапії естрогени підвищується ризик розвитку гіперплазії або карциноми ендометрію. Дослідження підтвердили, що додавання гестагенів знижує ризик гіперплазії та раку ендометрію. Рак молочної залози За даними клінічних випробувань та результатами спостережних досліджень, було виявлено збільшення відносного ризику розвитку раку молочної залози у жінок, які використовують ЗГТ протягом декількох років. Це може бути пов'язане з більш ранньою діагностикою, біологічною дією ЗГТ або поєднанням обох факторів. Відносний ризик зростає зі збільшенням тривалості лікування (на 2.3 с, про рік використання^ можливо ще більше зростає при поєднанні естрогенів з прогестагенами. Це зростання можна порівняти зі збільшенням ризику виникнення раку молочних залоз у жінок з кожним роком затримки настання природної менопаузи (на 2.8%). за рік затримки), а також при ожирінні та зловживанні алкоголем.Підвищений ризик поступово знижується до звичайного рівня протягом перших 5 кількох років після припинення ЗГТ. За даними досліджень рак молочної залози, виявлений у жінок, які приймають ЗГТ, зазвичай більш диференційований, ніж у жінок, які її не приймають. ЗГТ збільшує мамографічну щільність молочних залоз, що в деяких випадках може негативно впливати на рентгенологічне виявлення раку молочної залози. Пухлина печінки На тлі застосування статевих стероїдів, до яких відносяться і засоби для ЗГТ, в окремих випадках спостерігалися доброякісні, а ще рідше - злоякісні пухлини печінки. В окремих випадках ці пухлини призводили до внутрішньочеревної кровотечі, що становить загрозу для життя. При болях у верхній частині живота, збільшеній печінці або ознаках внутрішньочеревної кровотечі при диференціальній діагностиці слід врахувати ймовірність пухлини печінки. Жовчнокам'яна хвороба Відомо, що естрогени збільшують літогенність жовчі. Деякі жінки схильні до розвитку жовчнокам'яної хвороби під час лікування з використанням естрогенів. Інші стани Слід негайно припинити лікування при появі вперше мігренеподібних або частих і надзвичайно сильних головних болях, а також при появі інших симптомів - можливих провісників тромботичного інсульту головного мозку. Взаємозв'язок між ЗГТ та розвитком клінічно вираженої артеріальної гіпертензії не встановлений. У жінок, які приймають ЗГТ, описано невелике підвищення артеріального тиску, що клінічно значуще підвищення відзначається рідко. Однак, в окремих випадках, при розвитку на фоні прийому ЗГТ стійкою клінічно значущою артеріальною гіпертензією може бути розглянуто скасування ЗГТ. При нетяжких порушеннях функції печінки, у тому числі різних форм гіпербілірубінемії, таких як синдром Дубіна-Джонсона або синдром Ротора, необхідні спостереження лікаря, а також періодичні дослідження функції печінки. При погіршенні показників функції печінки ЗГТ слід відмінити. При рецидиві холестатичної жовтяниці або холестатичної сверблячки, що спостерігалися вперше під час вагітності або попереднього лікування статевими стероїдними гормонами, необхідно негайно припинити ЗГТ. Необхідне особливе спостереження за жінками із помірно-підвищеним рівнем тригліцеридів. У подібних випадках застосування ЗГТ може спричинити подальше зростання рівня тригліцеридів у крові, що підвищує ризик гострого панкреатиту. Хоча ЗГТ може впливати на периферичну інсулінорезистентність та толерантність до глюкози, необхідності змінювати схему лікування хворих на цукровий діабет при проведенні ЗГТ, зазвичай не виникає. Проте, жінки, які страждають на цукровий діабет, під час проведення ЗГТ повинні перебувати під наглядом. У деяких пацієнток під дією ЗГТ можуть розвинутись небажані прояви стимуляції естрогенами, наприклад, патологічна маткова кровотеча. Часті або персистуючі патологічні маткові кровотечі на фоні лікування є показанням для дослідження ендометрію. Якщо лікування нерегулярних менструальних циклів не дасть результатів, слід провести обстеження, щоб уникнути захворювання органічного характеру. Під впливом естрогенів міоми матки можуть збільшитись у розмірах. У цьому випадку лікування має бути припинено. Рекомендується припинити лікування при розвитку рецидиву ендометріозу на фоні ЗГТ. При підозрі на наявність пролактиноми перед початком лікування слід виключити захворювання. У деяких випадках може спостерігатися хлоазма, особливо у жінок з хлоазмою вагітних в анамнезі. Під час проведення ЗГТ жінки зі схильністю до виникнення хлоазми повинні уникати тривалого перебування на сонці або ультрафіолетового випромінювання. Наступні стани можуть виникати або ускладнюватися на тлі ЗГТ. Хоча їх взаємозв'язок із ЗГТ не доведено, жінки із цими станами під час проведення ЗГТ повинні бути під наглядом лікаря: епілепсія; доброякісна пухлина молочної залози; бронхіальна астма; мігрень; порфірія; отосклероз; системний червоний вовчак, мала хорея. Медичне обстеження та консультування Перед початком або поновленням ЗГТ жінці рекомендується пройти ретельне загальномедичне та гінекологічне обстеження (включаючи дослідження молочних залоз та цитологічне дослідження цервікального слизу), виключити вагітність. Крім того, слід виключити порушення системи зсідання крові. Періодично слід проводити контрольні обстеження. Вплив на результати лабораторних досліджень Прийом статевих стероїдів може впливати на біохімічні показники функції печінки, щитовидної залози, надниркових залоз та нирок, на вміст у плазмі транспортних білків, таких як кортикостероїдзв'язуючий глобулін та ліпідні/ліпопротеїнові фракції, показники вуглеводного обміну, коагуля. Вплив на здатність до керування автотранспортом та управління механізмами Не впливає.Умови відпустки з аптекЗа рецептомВідео на цю тему
4 825,00 грн
4 775,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. Активна речовина: ривароксабан мікронізований – 10 мг; Допоміжні речовини: целюлоза мікрокристалічна - 40 мг, кроскармелоза натрію - 3 мг, гіпромелоза 5сР - 3 мг, лактози моногідрат - 27,90 мг, магнію стеарат - 0,60 мг, натрію лаурилсульфат - 0,50; оболонка: барвник заліза оксид червоний – 0,015 мг, гіпромелоза 15сР – 1,500 мг, макрогол 3350 – 0,500 мг, титану діоксид – 0,485 мг. По 5 або 10 таблеток в блістери з Ал/ПП або Ал/ПВХ-ПВДХ. 1 блістер з 5 таблетками, 1, 3 або 10 блістерів з 10 таблетками в картонну пачку разом із інструкцією із застосування.Опис лікарської формиКруглі двоопуклі таблетки рожевого кольору покриті плівковою оболонкою; методом видавлювання нанесено гравіювання: з одного боку - трикутник з позначенням дозування (10), з іншого - фірмовий байєровский хрест. Вид пігулок у зламі: однорідна маса білого кольору, оточена оболонкою рожевого кольору.Фармакотерапевтична групаПрямі інгібітори фактора Ха.ФармакокінетикаВсмоктування та біодоступність Абсолютна біодоступність ривароксабану після прийому дози 10 мг висока (80-100%). Рівароксабан швидко всмоктується; максимальна концентрація (Cmax) досягається через 2-4 години після прийому таблетки. При прийомі ривароксабану в дозі 10 мг з їжею не відмічено змін AUC (площа під кривою "концентрація - час") та Cmax (максимальна концентрація). Ривароксабан у дозі 10 мг може призначатися для прийому під час їжі або незалежно від їди. Фармакокінетика рівароксабану характеризується помірною індивідуальною мінливістю; індивідуальна мінливість (варіаційний коефіцієнт) становить від 30 до 40 %, крім дня проведення хірургічного втручання та наступного дня, коли мінливість в експозиції висока (70 %). Всмоктування ривароксабану залежить від місця вивільнення у шлунково-кишковому тракті (ШКТ). Зниження в 29% і 56% в AUC і Cmax, відповідно, порівняно з прийомом цілої таблетки, спостерігалося, коли гранулят ривароксабана вивільнявся в дистальному відділі тонкої кишки або висхідної ободової кишки. Слід уникати введення ривароксабану в шлунково-кишковий тракт дистальніше за шлунок, оскільки це може спричинити зниження всмоктування і, відповідно, експозиції препарату. У дослідженні оцінювалася біодоступність (AUC і Cmax) 20 мг ривароксабана, прийнятого внутрішньо у вигляді подрібненої таблетки у суміші з яблучним пюре або суспендованої у воді, а також введеної через шлунковий зонд з наступним прийомом рідкого харчування, порівняно з прийомом цілої таблетки. Результати продемонстрували передбачуваний дозозалежний фармакокінетичний профіль ривароксабану, при цьому біодоступність при зазначеному вище прийомі відповідала такою при прийомі нижчих доз ривароксабану. Розподіл В організмі людини більша частина ривароксабану (92-95%) зв'язується з білками плазми, основним зв'язуючим компонентом є сироватковий альбумін. Об'єм розподілу – помірний, Vss становить приблизно 50 л. Метаболізм та виведення При внутрішньому прийомі приблизно 2/3 від призначеної дози ривароксабана піддається метаболізму і надалі виводиться рівними частинами нирками і через кишечник. 1/3 дози, що залишилася, виводиться за допомогою прямої ниркової екскреції в незміненому вигляді, головним чином, за рахунок активної ниркової секреції. Рівароксабан метаболізується за допомогою ізоферментів CYP3A4, CYP2J2, а також за допомогою механізмів, незалежних від системи цитохромів. Основними ділянками біотрансформації є окислення морфолінової групи та гідроліз амідних зв'язків. Згідно з отриманими in vitro даними ривароксабан є субстратом для білків-переносників Р-gp (Р-глікопротеїну) та Bcrp (білка стійкості раку молочної залози). Незмінений ривароксабан є єдиною активною сполукою в людській плазмі, значних або активних циркулюючих метаболітів у плазмі не виявлено. Рівароксабан, системний кліренс якого становить приблизно 10 л/год, можна віднести до лікарських речовин з низьким рівнем кліренсу. При виведенні ривароксабану з плазми кінцевий період напіввиведення становить від 5 до 9 годин у молодих пацієнтів та від 11 до 13 годин – у літніх пацієнтів. Стать/літній вік (старше 65 років) У літніх пацієнтів концентрації ривароксабану в плазмі вище, ніж у молодих пацієнтів, середнє значення AUC приблизно в 1,5 рази перевищує відповідні значення у молодих пацієнтів, головним чином, внаслідок зниження загального та ниркового кліренсу. У чоловіків та жінок клінічно значущі відмінності фармакокінетики не виявлено. Маса тіла Занадто мала або велика маса тіла (менше 50 кг і більше 120 кг) лише незначною мірою впливає на концентрацію ривароксабану в плазмі (відмінність становить менше 25 %). Дитячий вік Дані щодо цієї вікової категорії відсутні. Міжетнічні відмінності Клінічно значущі відмінності фармакокінетики та фармакодинаміки у пацієнтів європеоїдної, афроамериканської, латиноамериканської, японської чи китайської етнічної приналежності не спостерігалися. Печінкова недостатність Вплив печінкової недостатності на фармакокінетику ривароксабану вивчався у пацієнтів, розподілених за класами відповідно до класифікації Чайлд-П'ю (відповідно до стандартних процедур у клінічних дослідженнях). Класифікація Чайлд-П'ю дозволяє оцінити прогноз хронічних захворювань печінки, головним чином цирозу. У пацієнтів, яким планується проведення антикоагулянтної терапії, особливо важливим критичним моментом порушення функції печінки є зменшення синтезу факторів зсідання крові в печінці. Оскільки цей показник відповідає лише одному з п'яти клінічних/біохімічних критеріїв, що становлять класифікацію Чайлд-П'ю, ризик розвитку кровотечі не зовсім чітко корелює з цією класифікацією. Питання лікування таких пацієнтів антикоагулянтами має вирішуватися незалежно від класу за класифікацією Чайлд-Пью. Рівароксабан протипоказаний пацієнтам із захворюваннями печінки, що протікають з коагулопатією, що зумовлює клінічно значущий ризик кровотеч. У пацієнтів з цирозом печінки з легким ступенем печінкової недостатності (клас А по Чайлд-П'ю) фармакокінетика ривароксабану лише незначно відрізнялася (в середньому відзначалося збільшення AUC ривароксабану в 1,2 рази) від відповідних показників у контрольній групі здорових та Значних відмінностей фармакодинамічних властивостей між групами були відсутні. У пацієнтів з цирозом печінки та печінковою недостатністю середнього ступеня тяжкості (клас В по Чайлд-П'ю) середня AUC ривароксабану була значно підвищеною (в 2,3 рази) порівняно зі здоровими добровольцями внаслідок значно зниженого кліренсу лікарської речовини, що вказує на серйозне захворювання. Пригнічення активності фактора Ха було виражено сильніше (2,6 рази), ніж у здорових добровольців. Протромбіновий час також у 2,1 разу перевищував показники у здорових добровольців. За допомогою вимірювання протромбінового часу оцінюється зовнішній шлях коагуляції, що включає фактори згортання VII, X, V, II та I, які синтезуються у печінці. Пацієнти із середньотяжкою печінковою недостатністю більш чутливі до ривароксабану,що є наслідком тіснішого взаємозв'язку фармакодинамічних ефектів та фармакокінетичних параметрів, особливо між концентрацією та протромбіновим часом. Дані щодо пацієнтів із печінковою недостатністю класу С за класифікацією Чайлд-П'ю відсутні. Ниркова недостатність У пацієнтів з нирковою недостатністю спостерігалося збільшення концентрації ривароксабану в плазмі крові, обернено пропорційне зниженню ниркової функції, що оцінюється за кліренсом креатиніну. У пацієнтів з нирковою недостатністю (кліренс креатиніну 80-50 мл/хв, кліренс креатиніну Відповідне збільшення фармакодинамічних ефектів було більш вираженим. У пацієнтів з кліренсом креатиніну 80-50 мл/хв, кліренсом креатиніну Дані про застосування ривароксабану у пацієнтів з кліренсом креатинінуФармакодинамікаМеханізм дії Рівароксабан - високоселективний прямий інгібітор фактора Ха, що має високу біодоступність при вживанні. Активація фактора Х з утворенням фактора Ха через внутрішній та зовнішній шляхи згортання відіграє центральну роль у коагуляційному каскаді. Фармакодинамічні ефекти У людини спостерігалося дозозалежне пригнічення фактора Ха. Рівароксабан надає дозозалежний вплив на протромбіновий час і близько корелює з концентраціями в плазмі (r=0,98), якщо для аналізу використовується набір Neoplastin. При використанні інших реактивів результати відрізнятимуться. Протромбіновий час слід вимірювати в секундах, оскільки МНО (міжнародне нормалізоване відношення) відкалібровано та сертифіковано лише для похідних кумарину та не може застосовуватись для інших антикоагулянтів. У пацієнтів, яким проводяться великі ортопедичні операції, 5/95% для протромбінового часу (Neoplastin) через 2-4 години після прийому таблетки (тобто на максимумі ефекту) варіюють від 13 до 25 секунд. Також ривароксабан дозозалежно збільшує активований частковий тромбопластиновий час (аЧТВ) та результат HepTest; однак ці параметри не рекомендується використовувати для оцінки фармакодинамічних ефектів ривароксабану. У період лікування ривароксабаном проводити моніторинг параметрів зсідання крові не потрібно. Однак, якщо для цього є клінічне обґрунтування (наприклад, при передозуванні препарату або при необхідності екстреного хірургічного втручання), концентрація ривароксабана може бути виміряна за допомогою каліброваного кількісного тесту анти-фактору Xa (наприклад, STA - Liquid Anti-Xa, виробник Діагностика Стаго САС, Франція чи аналогічний). У здорових чоловіків та жінок старше 50 років подовження інтервалу QT під впливом ривароксабану не спостерігалося.Показання до застосуванняПрофілактика венозної тромбоемболії (ВТЕ) у пацієнтів, які зазнають великих ортопедичних оперативних втручань на нижніх кінцівках.Протипоказання до застосуванняПідвищена чутливість до ривароксабану або будь-яких допоміжних речовин, які містяться у таблетці. Клінічно значущі активні кровотечі (наприклад, внутрішньочерепні кровотечі, шлунково-кишкові кровотечі). Пошкодження або патологічний стан, пов'язаний з підвищеним ризиком великої кровотечі (наприклад, наявна або недавно перенесена шлунково-кишкова виразка, наявність злоякісних новоутворень з високим ризиком кровотечі, нещодавні травми головного або спинного мозку, нещодавні оперативні втручання на головному, спинному мозку або очах, нещодавно внутрішньочерепний крововилив, діагностований або передбачуваний варикозний розширення вен стравоходу, артеріовенозні мальформації, аневризми судин або великі аномалії будови судин головного або спинного мозку. Супутня терапія будь-якими іншими антикоагулянтами, наприклад, нефракціонованим гепарином (НФГ), низькомолекулярними гепаринами (еноксапарин, далтепарин та ін), похідними гепарину (фондапарінукс та ін), пероральними антикоагулянтами (варфарин, апікса. винятком тих випадків, коли пацієнт переводиться з терапії або на терапію препаратом Ксарелто, або коли НФГ призначається в низьких дозах для підтримки прохідності центрального венозного або артеріального катетера. Захворювання печінки, що протікають з коагулопатією, що обумовлює клінічно значущий ризик кровотечі, включаючи пацієнтів із цирозом печінки класів В та С за класифікацією Чайлд-П'ю. Вагітність та період грудного вигодовування. Дитячий та підлітковий вік до 18 років (ефективність та безпека у пацієнтів даної вікової групи не встановлені). Ниркова недостатність (кліренс креатиніну Спадкова непереносимість лактози або галактози (наприклад, вроджений дефіцит лактази або глюкозогалактозна мальабсорбція), оскільки до складу даного лікарського препарату входить лактоза. З обережністю слід використовувати препарат: При лікуванні пацієнтів з підвищеним ризиком кровотечі (у тому числі при вродженій або набутій схильності до кровотеч, неконтрольованої тяжкої артеріальної гіпертонії, виразкової хвороби шлунка та 12-палої кишки у стадії загострення, нещодавно перенесеної виразкової хвороби шлунка та 12-палої кишки нещодавно перенесеному внутрішньочерепному або внутрішньомозковому крововиливі, при патології судин спинного або головного мозку, після нещодавно перенесеної операції на головному, спинному мозку або очах, при бронхоектаз або легеневій кровотечі в анамнезі). При лікуванні пацієнтів із нирковою недостатністю (кліренс креатиніну При лікуванні пацієнтів із нирковою недостатністю (кліренс креатиніну Рівароксабан не рекомендується застосовувати у пацієнтів, які отримують системне лікування протигрибковими препаратами азолової групи (наприклад, кетоконазолом) або інгібіторами протеази ВІЛ (наприклад, ритонавіром). Ці лікарські препарати є сильними інгібіторами ізоферменту CYP3A4 та P-глікопротеїну. Як наслідок, ці лікарські препарати можуть підвищувати концентрацію ривароксабану у плазмі до клінічно значущого рівня (в середньому у 2,6 рази), що збільшує ризик розвитку кровотеч. Флуконазол (протигрибковий препарат азолової групи), помірно пригнічуючий ізофермент CYP3A4, менш впливає на виведення ривароксабану і може застосовуватися спільно з ривароксабаном (див. розділ "Взаємодія з іншими лікарськими засобами та інші форми взаємодії"). Пацієнти з нирковою недостатністю (кліренс креатиніну У пацієнтів, які отримують лікарські засоби, що впливають на гемостаз (наприклад, нестероїдні протизапальні препарати, антиагреганти або інші антитромботичні засоби). У пацієнтів із ризиком загострення виразкової хвороби шлунка та 12-палої кишки може бути виправдане призначення профілактичного противиразкового лікування.Вагітність та лактаціяВагітність Ефективність та безпека застосування Ксарелто® у вагітних не встановлені. Дані, отримані на експериментальних тваринах, показали виражену токсичність ривароксабану для материнського організму, пов'язану з фармакологічною дією препарату (наприклад, ускладнення у формі крововиливів) і що призводить до репродуктивної токсичності. Первинного тератогенного потенціалу не виявлено. Внаслідок можливого ризику розвитку кровотечі та здатності проникати через плаценту ривароксабан протипоказаний при вагітності. Жінкам із збереженою репродуктивною здатністю слід використовувати ефективні методи контрацепції під час лікування ривароксабаном. Грудне годування Ефективність та безпека застосування Ксарелто® у жінок у період грудного вигодовування не встановлені. Дані, отримані на експериментальних тваринах, показують, що ривароксабан виділяється з грудним молоком. Рівароксабан може застосовуватися лише після відміни грудного вигодовування. Фертильність Дослідження показали, що ривароксабан не впливає на чоловічу та жіночу фертильність у щурів. Досліджень впливу ривароксабану на фертильність у людини не проводилося.Побічна діяБезпеку Ксарелто® оцінювали у чотирьох дослідженнях ІІІ фази за участю 6097 пацієнтів, які перенесли велику ортопедичну операцію на нижніх кінцівках (тотальне ендопротезування колінного або тазостегнового суглоба) та 3997 пацієнтів, госпіталізованих за медичними показаннями, що отримували лікування Ксарелто® також у трьох дослідженнях III фази лікування ВТЕ, що включали 4556 пацієнтів, які приймали або 15 мг Ксарелто® двічі на день щодня протягом 3 тижнів, з наступним прийомом 20 мг один раз на день, або 20 мг один раз на день з тривалістю лікування до 21 місяця. Крім того, в ході двох досліджень III фази, що включали 7750 пацієнтів, були отримані дані щодо безпеки застосування препарату у пацієнтів з фібриляцією передсердь неклапанного походження, які отримували принаймні одну дозу Ксарелто протягом періоду до 41 місяця, а також 10225 пацієнтів. з ГКС, які отримали принаймні одну дозу 2,5 мг (двічі на день) або 5 мг (двічі на день) Ксарелто® на додаток до терапії ацетилсаліцилової кислоти або ацетилсаліцилової кислоти з клопідогрелом або тіклопідином, тривалість лікування до 31 місяця. Враховуючи механізм дії, застосування Ксарелто може супроводжуватися підвищеним ризиком прихованої або явної кровотечі з будь-яких органів і тканин, що може призводити до постгеморагічної анемії. Ризик розвитку кровотеч може збільшуватися у пацієнтів з неконтрольованою артеріальною гіпертензією та/або при сумісному застосуванні з препаратами, що впливають на гемостаз. Ознаки, симптоми та ступінь тяжкості (включаючи можливий летальний кінець) варіюють залежно від локалізації, ступеня тяжкості або тривалості кровотечі та/або анемії. Геморагічні ускладнення можуть виявлятися слабкістю, блідістю, запамороченням, головним болем, задишкою, а також збільшенням кінцівки в обсязі або шоком, не зрозумілими іншими причинами. У деяких випадках внаслідок анемії розвивалися симптоми ішемії міокарда, такі як біль у грудях та стенокардія. При прийомі Ксарелто повідомлялося про відомі ускладнення, вторинні до тяжкої кровотечі, такі як синдром міжфасціального простору та ниркова недостатність. Тому при оцінці стану пацієнта, який отримує антикоагулянти, слід розглядати можливість крововиливу. Узагальнені дані про частоту небажаних реакцій, зареєстрованих для Ксарелто, наведено нижче. У групах, розділених за частотою, небажані ефекти представлені порядку зменшення їх тяжкості. Залежно від частоти виникнення були виділені дуже часті (≥ 1/10), часті (≥ 1/100 та < 1/10), нечасті (≥ 1/1000 та < 1/100) та рідкісні небажані реакції (≥ 1/10000) та < 1/1000). Усі небажані реакції, що виникли в період лікування у пацієнтів, які брали участь у клінічних дослідженнях ІІІ фази Порушення з боку кровоносної та лімфатичної системи: - Часто: анемія (включаючи відповідні лабораторні параметри); Нечасто: тромбоцитемія (включаючи підвищений вміст тромбоцитів). Порушення з боку серця – Нечасто: тахікардія. Порушення з боку органу зору: - Часто: крововилив у око (включаючи крововилив у кон'юнктиву). Порушення з боку травної системи: - Часто: кровоточивість ясен, шлунково-кишкова кровотеча (включаючи ректальну кровотечу), болі в ділянці шлунково-кишкового тракту, диспепсія, нудота, запор, діарея, блювання; Нечасто: сухість у роті. Порушення з боку печінки: - Нечасто: порушення функції печінки; Рідко: жовтяниця. Системні порушення та реакції у місці введення препарату: - Часто: лихоманка, периферичні набряки, зниження загальної м'язової сили та тонусу (включаючи слабкість, астенію); Нечасто: погіршення загального самопочуття (включаючи нездужання); Рідко: місцевий набряк. Порушення з боку імунної системи: - Нечасто: алергічні реакції, алергічний дерматит. Травми, отруєння та процедурні ускладнення: - Часто: крововиливи після проведених процедур (включаючи післяопераційну анемію та кровотечу з рани), надмірна гематома при забитому місці; Нечасто: виділення із рани; Рідко: судинна псевдоаневризм. Результати досліджень - Часто: підвищення активності "печінкових" трансаміназ; Нечасто: підвищення концентрації білірубіну, підвищення активності лужної фосфатази, підвищення активності ЛДГА, підвищення активності ліпази, підвищення активності амілази, підвищення активності ГГТА; Рідко: підвищення концентрації кон'югованого білірубіну (при супутньому підвищенні активності АЛТ або без нього). Порушення з боку кістково-м'язової системи та сполучної тканини - Часто: біль у кінцівках; Нечасто: гемартроз; Рідко: крововилив у м'язи. Порушення з боку нервової системи: - Часто: запаморочення, головний біль; Нечасто: внутрішньомозковий та внутрішньочерепний крововилив, короткочасна непритомність. Порушення з боку нирок та сечовивідних шляхів: - Часто: кровотеча з урогенітального тракту (включаючи гематурію та менорагію), ниркова недостатність (включаючи підвищення рівня креатиніну, підвищення рівня сечовини). Порушення з боку дихальних шляхів: - Часто: носова кровотеча, кровохаркання. Порушення з боку шкіри та підшкірних тканин - Часто: свербіж (включаючи нечасті випадки генералізованого сверблячки), висип, екхімоз, шкірні та підшкірні крововиливи; Нечасто: кропив'янка. Порушення з боку судин: - Часто: виражене зниження артеріального тиску, гематома. Спостерігалися після великих ортопедичних операцій Реєструвались при лікуванні ВТЕ як дуже часті у жінок молодше 55 років Реєструвались як нечасті при профілактиці раптової смерті та інфаркту міокарда у пацієнтів після гострого коронарного синдрому (після проведення черезшкірних втручань). Під час проведення післяреєстраційного моніторингу повідомлялося про випадки наведених нижче небажаних реакцій, розвиток яких мав тимчасовий зв'язок із прийомом Ксарелто®. Оцінити частоту таких небажаних реакцій у рамках постреєстраційного моніторингу неможливо. Порушення з боку імунної системи: ангіоневротичний набряк, алергічний набряк. В рамках реєстраційних клінічних досліджень (РКІ) III фази такі небажані реакції були розцінені як нечасті (від >1/1000 до Порушення з боку печінки: холестаз, гепатит (включаючи гепатоцелюлярне ушкодження). В рамках РКІ III фази такі небажані реакції були розцінені як рідкісні (від >1/10000 до Порушення з боку кровоносної та лімфатичної системи: тромбоцитопенія. В рамках РКІ III фази такі небажані реакції були розцінені як нечасті (від >1/1000 до Порушення з боку кістково-м'язової системи та сполучної тканини: частота невідома – синдром підвищеного субфасціального тиску (компартмент-синдром) внаслідок крововиливу у м'язи. Порушення з боку нирок та сечовивідних шляхів: частота невідома – ниркова недостатність/гостра ниркова недостатність внаслідок кровотечі, що призводить до гіпоперфузії нирок.Взаємодія з лікарськими засобамиФармакокінетичні взаємодії Виведення ривароксабану здійснюється головним чином за допомогою метаболізму в печінці, опосередкованого системою цитохрому Р450 (CYP3A4, CYP2J2), а також шляхом ниркової екскреції незміненої лікарської речовини з використанням систем переносників P-gp/Bcrp (Р-глікопротеїну). Рівароксабан не пригнічує та не індукує ізофермент CYP3A4 та інші важливі ізоформи цитохрому. Одночасне застосування ривароксабану та сильних інгібіторів ізоферменту CYP3A4 та Р-глікопротеїну може призвести до зниження ниркового та печінкового кліренсу і, таким чином, значно збільшити системну дію. Спільне застосування ривароксабану і азолового протигрибкового засобу кетоконазолу (400 мг 1 раз на добу), що є сильним інгібітором CYP3A4 і Р-глікопротеїну, призводило до підвищення середньої рівноважної AUC ривароксабану в 2,6 рази, супроводжувалося значним посиленням фармакодинамічних ефектів препарату. Спільне призначення ривароксабана і інгібітору протеази ВІЛ ритонавіру (600 мг 2 рази на добу), що є сильним інгібітором CYP3A4 і Р-глікопротеїну, призводило до збільшення середньої рівноважної AUC ривароксабана в 2,5 супроводжувалося значним посиленням фармакодинамічних ефектів препарату. У зв'язку з цим ривароксабан не рекомендується застосовувати у пацієнтів, які отримують системне лікування протигрибковими препаратами азолової групи або інгібіторами протеази ВІЛ. Очікується, що інші лікарські речовини, які сильно пригнічують лише один із шляхів виведення ривароксабану - за участю CYP3A4 або Р-глікопротеїну, збільшуватимуть концентрацію ривароксабану в плазмі до менш значущих значень. Кларитроміцин (500 мг 2 рази на добу), що сильно пригнічує ізофермент CYP3A4 та помірно пригнічує Р-глікопротеїн, викликав збільшення значень AUC у 1,5 раза та Cmax ривароксабану у 1,4 раза. Це збільшення має порядок нормальної мінливості AUC та Cmax та вважається клінічно незначущим. Еритроміцин (500 мг 3 рази на добу), помірно пригнічуючий ізофермент CYP3A4 та Р-глікопротеїн, викликав збільшення значень AUC та Cmax ривароксабану в 1,3 рази. Це збільшення має порядок нормальної мінливості AUC та Cmax та вважається клінічно незначущим. У пацієнтів з нирковою недостатністю (кліренс креатиніну ≤80-50 мл/хв) еритроміцин (500 мг 3 рази на добу) спричиняв збільшення значень AUC ривароксабану у 1,8 раза та Cmax у 1,6 рази порівняно з пацієнтами з нормальною функцією нирок , які не отримували супутньої терапії У пацієнтів з нирковою недостатністю (кліренс креатиніну Флуконазол (400 мг 1 раз на добу), помірно пригнічуючий ізофермент CYP3A4, викликав збільшення значень AUC у 1,4 раза та Cmax ривароксабану в 1,3 раза. Це збільшення має порядок нормальної мінливості AUC та Cmax та вважається клінічно незначущим. Слід уникати одночасного застосування ривароксабану з дронедароном через обмеженість клінічних даних про спільне застосування. Спільне призначення ривароксабану та рифампіцину, що є сильним індуктором CYP3A4 та Р-глікопротеїну, призводило до зниження середньої AUC ривароксабану приблизно на 50 % та паралельному зменшенню його фармакодинамічних ефектів. Спільне застосування ривароксабану з іншими сильними індукторами CYP3A4 (наприклад, фенітоїном, карбамазепіном, фенобарбіталом або препаратами Звіробою продірявленого) також може призвести до зниження концентрацій ривароксабану в плазмі. Зменшення концентрацій ривароксабану у плазмі визнано клінічно незначущим. Фармакодинамічні взаємодії Після комбінованого призначення еноксапарину натрію (одноразова доза 40 мг) та ривароксабану (одноразова доза 10 мг) спостерігався сумаційний ефект щодо активності антифактору Ха, що не супроводжувався додатковими суммаційними ефектами щодо проб на згортання крові (протромбіновий час). Еноксапарин не змінював фармакокінетику ривароксабану. Після спільного призначення ривароксабану в дозі 15 мг та напроксену в дозі 500 мг клінічно значущого подовження часу кровотечі не спостерігалося. Тим не менш, у окремих осіб можлива більш виражена фармакодинамічна відповідь. Не виявлено фармакокінетичної взаємодії між ривароксабаном у дозі 15 мг і клопідогрелом (ударна доза 300 мг з наступним призначенням підтримуючих доз 75 мг), але у частини пацієнтів виявлено значне збільшення часу кровотечі, що не корелювало з агрегацією тромбоцитів. -Рецептора. Переведення пацієнтів з варфарину (МНО від 2,0 до 3,0) на ривароксабан (20 мг) або з ривароксабану (20 мг) на варфарин (МНО від 2,0 до 3,0) супроводжувалося більш ніж адитивним збільшенням протромбінового часу / МНО (Неопластин) (в окремих випадках до 12), тоді як ефекти зміни аЧТВ, пригнічення активності фактора Xa та ендогенного потенціалу тромбіну (ЕПТ) були адитивними. Для оцінки фармакодинамічних ефектів Ксарелто в перехідний період можна провести аналіз анти-Ха факторної активності, PiCT і HepTest, якщо на показники, що визначаються в їх ході, не вплинув варфарин. Починаючи з 4-го дня після відміни варфарину, всі аналізи (включаючи ПВ, АЧТВ, пригнічення активності фактора Xa та ЕПТ) відображали виключно ефект Ксарелто®. Для оцінки фармакодинамічних ефектів варфарину в перехідний період можна використовувати показник МНО, виміряний в момент досягнення Cmin ривароксабану (через 24 години після прийому дози ривароксабану), оскільки в цей момент вплив ривароксабану на результати аналізу мінімальний. Фармакокінетичної взаємодії між варфарином та Ксарелто® не виявлено. Лікарська взаємодія Ксарелто з антагоністом вітаміну К (АВК) феніндіоном не вивчалася. Рекомендується у міру можливості уникати переведення пацієнтів з терапії Ксарелто на терапію АВК феніндіоном і навпаки. Є обмежений досвід переведення пацієнтів з терапії АВК аценокумаролом на Ксарелто. Якщо виникає необхідність перевести пацієнта з терапії Ксарелто на терапію АВК феніндіоном або аценокумаролом, то слід дотримуватися особливої обережності, щоденний контроль фармакодинамічної дії препаратів (МНО, протромбіновий час) повинен проводитись безпосередньо перед прийомом наступної дози Ксарелто. Якщо виникає необхідність перевести пацієнта з терапії АВК феніндіоном або аценокумаролом на терапію Ксарелто®, слід дотримуватися особливої обережності, контроль фармакодинамічної дії препаратів при цьому не потрібно. Супутнє застосування інших препаратів Не відзначалося клінічно значущих фармакокінетичних або фармакодинамічних взаємодій при одночасному застосуванні ривароксабану з мідазоламом (субстратом CYP3A4), дигоксином (субстратом Р-глікопротеїну) або аторвастатином (субстратом CYP3A4 та P-gp). Клінічно значущої взаємодії з їжею не наголошувалося. Несумісність Невідома Вплив на лабораторні параметри Вплив на результати спроб на параметри згортання (протромбіновий час, аЧТВ, HepTest) відповідає очікуваному з урахуванням механізму дії Ксарелто®.Спосіб застосування та дозиВсередину, незалежно від їди. Для профілактики ВТЕ при великих ортопедичних операціях рекомендується призначати по 1 таблетці 10 мг 1 раз на добу. Тривалість лікування: 5 тижнів після великої операції на кульшовому суглобі; 2 тижні після великої операції на колінному суглобі. Початкову дозу слід прийняти через 6-10 годин після операції за умови досягнутого гемостазу. Якщо пацієнт не здатний проковтнути пігулку повністю, таблетка Ксарелто може бути подрібнена і змішана з водою або рідким харчуванням, наприклад, яблучним пюре, безпосередньо перед прийомом внутрішньо. Подрібнена таблетка Ксарелто може бути введена через шлунковий зонд. Положення зонда в шлунково-кишковому тракті необхідно додатково узгодити з лікарем перед прийомом Ксарелто®. Подрібнену таблетку слід вводити через шлунковий зонд у невеликій кількості води, після чого необхідно ввести невелику кількість води, щоб змити залишки препарату зі стінок зонда. У разі пропуску дози пацієнту слід прийняти ривароксабан негайно та наступного дня продовжити лікування по 1 таблетці на добу, як і раніше. Окремі групи пацієнтів Корекція дози в залежності від віку хворого (старше 65 років), статі, маси тіла або етнічної групи не потрібна. Пацієнти з печінковою недостатністю Рівароксабан протипоказаний пацієнтам із захворюваннями печінки, що супроводжуються коагулопатією, що обумовлює клінічно значущий ризик кровотечі. Хворим на інші захворювання печінки зміни дози не потрібні. Наявні обмежені клінічні дані, отримані у пацієнтів із середньотяжкою печінковою недостатністю (клас B по Чайлд-П'ю), вказують на значне посилення фармакологічної активності препарату. У пацієнтів з тяжкою печінковою недостатністю (клас С по Чайлд-П'ю) клінічні дані відсутні. Пацієнти з нирковою недостатністю При призначенні ривароксабану пацієнтам з нирковою недостатністю (кліренс креатиніну 80-50 мл/хв та кліренс креатиніну Наявні обмежені клінічні дані демонструють значне підвищення концентрацій ривароксабану у пацієнтів з нирковою недостатністю (кліренс креатиніну Використання ривароксабану не рекомендується у пацієнтів із кліренсом креатиніну. Переклад пацієнтів з антагоністів вітаміну К (АВК) на Ксарелто® При переведенні пацієнта з АВК на Ксарелто значення показника МНО буде помилково підвищуватися після прийому Ксарелто. У зв'язку з цим, показник МНО не можна використовувати для контролю антикоагулянтного ефекту Ксарелто®. Переклад пацієнтів з Ксарелто на антагоністи вітаміну К (АВК) Існує ймовірність недостатнього антикоагулянтного ефекту при переведенні пацієнтів з Ксарелто на АВК. У перехідний період, пов'язаний з переведенням на інший протизгортаючий препарат, необхідно забезпечити безперервний та достатній антикоагулянтовий ефект. Слід мати на увазі, що Ксарелто може сприяти підвищенню показника МНО. При переведенні пацієнта з Ксарелто на АВК, обидва препарати слід призначати одночасно, доки МНО не досягне значення ≥2,0. У перші два дні перехідного періоду слід використовувати стандартну дозу АВК, а згодом керуватися значенням МНО. У період сумісного прийому Ксарелто® та АВК МНО слід визначати не раніше, ніж через 24 години (після попередньої, але до прийому наступної дози Ксарелто®). Після відміни Ксарелто визначення МНО з достатнім ступенем надійності можливе через 24 години після прийому останньої дози препарату. Переклад пацієнтів з парентеральних антикоагулянтів на Ксарелто® При переведенні пацієнта з парентеральних антикоагулянтів на Ксарелто® прийом Ксарелто® слід розпочати за 0-2 години до передбачуваного введення наступної дози парентерального препарату (напр. НМГ) або під час відміни парентерального препарату, що тривало застосовується (напр. внутрішньовенного нефракціонованого гепарину). Переведення пацієнтів з Ксарелто на парентеральні антикоагулянти Припинити прийом Ксарелто і ввести першу дозу парентерального антикоагулянту під час передбачуваного прийому наступної дози Ксарелто.ПередозуванняПовідомлялося про поодинокі випадки передозування до 600 мг без ускладнень у вигляді кровотечі або інших небажаних реакцій. Внаслідок обмеженого всмоктування очікується ефект насичення без подальшого підвищення середнього вмісту ривароксабану у плазмі при гіпертерапевтичних дозах 50 мг або вище. Специфічний антидот рівароксабану невідомий. У разі передозування для зниження всмоктування ривароксабану можна використовувати активоване вугілля. Враховуючи інтенсивне зв'язування з білками плазми, очікується, що ривароксабан не буде виводитись при проведенні діалізу. При виникненні ускладнення у вигляді кровотечі наступний прийом повинен бути відкладений або лікування має бути скасоване залежно від ситуації. Період напіввиведення ривароксабану становить приблизно 5-13 годин. Лікування слід підбирати індивідуально, відповідно до тяжкості та локалізації кровотечі. При необхідності може застосовуватися відповідне симптоматичне лікування, наприклад, механічна компресія (наприклад, у разі сильної носової кровотечі), хірургічний гемостаз з процедурами контролю за кровотечею, заповнення об'єму рідини та гемодинамічна підтримка, препарати крові (еритроцитарна маса або свіжозаморожена плазма, анемії чи коагулопатії) або тромбоцити. Якщо перераховані вище заходи не призводять до усунення кровотечі, може бути призначений специфічний прокоагулянт, наприклад, концентрат протромбінового комплексу, концентрат активованого протромбінового комплексу або рекомбінантний фактор VIIa (rf VIIa). Однак до цього часу досвід застосування цих препаратів при лікуванні пацієнтів, які отримують ривароксабан, дуже обмежений. Очікується, що протаміну сульфат і вітамін К не впливатимуть на протизгортальну активність ривароксабану. Є обмежений досвід застосування транексамової кислоти та відсутній досвід застосування амінокапронової кислоти та апротиніну у пацієнтів, які отримують Ксарелто®. Наукове обґрунтування доцільності або досвід використання системного гемостатичного препарату десмопресин у пацієнтів, які отримують Ксарелто, відсутнє.Запобіжні заходи та особливі вказівкиЗастосування Ксарелто не рекомендується у пацієнтів, які отримують супутнє системне лікування азоловими протигрибковими препаратами (наприклад, кетоконазолом) або інгібіторами ВІЛ-протеаз (наприклад, ритонавіром). Ці препарати є сильними інгібіторами CYP3A4 та Р-глікопротеїну. Таким чином, ці препарати можуть підвищувати концентрацію ривароксабану в плазмі крові до клінічно значущих значень (у 2,6 рази в середньому), що може призвести до підвищеного ризику кровотечі. Однак, азоловий протигрибковий препарат флуконазол, помірний інгібітор CYP3A4, менш виражено впливає на експозицію ривароксабану і може застосовуватися з ним одночасно. Ксарелто® слід обережно застосовувати у пацієнтів з помірним порушенням функції нирок (КК 49-30 мл/хв), які отримують супутні препарати, які можуть призводити до підвищення концентрації ривароксабану в плазмі (див. розділ "Взаємодія з іншими лікарськими засобами та інші форми взаємодії" "). У пацієнтів з нирковою недостатністю (кліренс креатиніну У зв'язку з обмеженою кількістю клінічних даних препарат Ксарелто повинен застосовуватися з обережністю у пацієнтів з КК 29-15 мл/хв. Клінічні дані щодо застосування ривароксабану у пацієнтів з тяжким порушенням функції нирок. За пацієнтами з тяжким порушенням функції нирок або підвищеним ризиком кровотечі, а також пацієнтами, які отримують супутнє системне лікування азоловими протигрибковими препаратами або інгібіторами ВІЛ-протеаз, необхідно проводити ретельне спостереження щодо ознак кровотечі після початку лікування. Застосування Ксарелто при оперативних втручаннях з приводу перелому проксимальних відділів стегнової кістки не вивчалося в інтервенційних клінічних дослідженнях. Є обмежені клінічні дані, отримані у спостережних дослідженнях, у пацієнтів, що піддаються оперативним втручанням при переломі нижніх кінцівок, у тому числі при переломі проксимальних відділів стегнової кістки. Ксарелто®, як і інші антитромботичні засоби, слід обережно застосовувати при лікуванні пацієнтів, які мають підвищений ризик кровотеч, у тому числі: пацієнтів із вродженою чи набутою схильністю до кровотеч; пацієнтів з неконтрольованою тяжкою артеріальною гіпертонією; пацієнтів з виразковою хворобою шлунка та 12-палої кишки у стадії загострення; пацієнтів, які недавно перенесли виразкову хворобу шлунка та 12-палої кишки; пацієнтів із судинною ретинопатією; пацієнтів, які недавно перенесли внутрішньочерепний або внутрішньомозковий крововилив; пацієнтів із патологією судин головного чи спинного мозку; пацієнтів, які недавно перенесли операцію на головному, спинному мозку або очах; пацієнтів з бронхоектазами або легеневою кровотечею в анамнезі. Слід бути обережним, якщо пацієнт одночасно отримує лікарські препарати, що впливають на гемостаз, такі як нестероїдні протизапальні препарати (НПЗП), інгібітори агрегації тромбоцитів або інші антитромботичні препарати. У пацієнтів з ризиком розвитку виразкової хвороби шлунка та 12-палої кишки може бути призначене відповідне профілактичне лікування. При незрозумілому зниженні гемоглобіну або артеріального тиску слід шукати джерело кровотечі. На фоні лікування ривароксабаном подовження інтервалу QT не спостерігалося. При виконанні спинномозкової пункції та епідуральної/спінальної анестезії у пацієнтів, які отримують інгібітори агрегації тромбоцитів з метою профілактики тромбоемболічних ускладнень, існує ризик розвитку епідуральної або спинномозкової гематоми, що може призвести до тривалого паралічу. Ризик цих подій надалі підвищується при використанні постійних катетерів або супутньому застосуванні лікарських засобів, що впливають на гемостаз. Травма під час епідуральної або спинномозкової пункції або повторна пункція також можуть сприяти підвищенню ризику. Пацієнти повинні бути під наглядом для виявлення ознак або симптомів неврологічних порушень (наприклад, оніміння або слабкості ніг, дисфункції кишечника або сечового міхура). При виявленні неврологічних розладів потрібна термінова діагностика та лікування.Лікар повинен зіставити потенційну користь та ризик перед проведенням спинномозкового втручання пацієнтам, які отримують антикоагулянти або готуються до отримання антикоагулянтів з метою профілактики тромбозу. З метою зниження потенційного ризику кровотечі, асоційованого з одночасним застосуванням ривароксабану та епідуральної/спінальної анестезії або спінальної пункції, слід враховувати фармакокінетичний профіль ривароксабану. Встановлення або видалення епідурального катетера або люмбальну пункцію краще проводити тоді, коли антикоагулянтний ефект рівароксабану оцінюється як слабкий. Епідуральний катетер вилучають не раніше ніж через 18 годин після призначення останньої дози Ксарелто. Ксарелто® не слід призначати раніше, ніж через 6 годин після отримання епідурального катетера.У разі травматичної пункції призначення Ксарелто слід відкласти на 24 години. Якщо необхідно проведення інвазивної процедури або хірургічного втручання, прийом Ксарелто слід припинити принаймні за 24 години до втручання, якщо це можливо, і на підставі висновку лікаря. Якщо процедуру не можна відкласти, то підвищений ризик кровотечі слід оцінювати в порівнянні з необхідністю термінового втручання. Прийом Ксарелто® слід відновити після інвазивної процедури або хірургічного втручання, за умови наявності відповідних клінічних показників та адекватного гемостазу. Дані безпеки, отримані з доклінічних досліджень За винятком ефектів, пов'язаних із посиленням фармакологічної дії (кровотеч), при аналізі доклінічних даних, отриманих у дослідженнях з фармакологічної безпеки, специфічної небезпеки для людини не виявлено. Вплив на здатність до керування автотранспортом та управління механізмами При застосуванні Ксарелто відзначалися випадки непритомності та запаморочення. Пацієнтам, у яких виникають дані несприятливі реакції, не слід керувати автотранспортом і працювати з механізмами, що рухаються.Умови відпустки з аптекЗа рецептомВідео на цю тему
1 825,00 грн
1 780,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. Активна речовина: ривароксабан мікронізований – 10 мг; Допоміжні речовини: целюлоза мікрокристалічна - 40 мг, кроскармелоза натрію - 3 мг, гіпромелоза 5сР - 3 мг, лактози моногідрат - 27,90 мг, магнію стеарат - 0,60 мг, натрію лаурилсульфат - 0,50; оболонка: барвник заліза оксид червоний – 0,015 мг, гіпромелоза 15сР – 1,500 мг, макрогол 3350 – 0,500 мг, титану діоксид – 0,485 мг. По 5 або 10 таблеток в блістери з Ал/ПП або Ал/ПВХ-ПВДХ. 1 блістер з 5 таблетками, 1, 3 або 10 блістерів з 10 таблетками в картонну пачку разом із інструкцією із застосування.Опис лікарської формиКруглі двоопуклі таблетки рожевого кольору покриті плівковою оболонкою; методом видавлювання нанесено гравіювання: з одного боку - трикутник з позначенням дозування (10), з іншого - фірмовий байєровский хрест. Вид пігулок у зламі: однорідна маса білого кольору, оточена оболонкою рожевого кольору.Фармакотерапевтична групаПрямі інгібітори фактора Ха.ФармакокінетикаВсмоктування та біодоступність Абсолютна біодоступність ривароксабану після прийому дози 10 мг висока (80-100%). Рівароксабан швидко всмоктується; максимальна концентрація (Cmax) досягається через 2-4 години після прийому таблетки. При прийомі ривароксабану в дозі 10 мг з їжею не відмічено змін AUC (площа під кривою "концентрація - час") та Cmax (максимальна концентрація). Ривароксабан у дозі 10 мг може призначатися для прийому під час їжі або незалежно від їди. Фармакокінетика рівароксабану характеризується помірною індивідуальною мінливістю; індивідуальна мінливість (варіаційний коефіцієнт) становить від 30 до 40 %, крім дня проведення хірургічного втручання та наступного дня, коли мінливість в експозиції висока (70 %). Всмоктування ривароксабану залежить від місця вивільнення у шлунково-кишковому тракті (ШКТ). Зниження в 29% і 56% в AUC і Cmax, відповідно, порівняно з прийомом цілої таблетки, спостерігалося, коли гранулят ривароксабана вивільнявся в дистальному відділі тонкої кишки або висхідної ободової кишки. Слід уникати введення ривароксабану в шлунково-кишковий тракт дистальніше за шлунок, оскільки це може спричинити зниження всмоктування і, відповідно, експозиції препарату. У дослідженні оцінювалася біодоступність (AUC і Cmax) 20 мг ривароксабана, прийнятого внутрішньо у вигляді подрібненої таблетки у суміші з яблучним пюре або суспендованої у воді, а також введеної через шлунковий зонд з наступним прийомом рідкого харчування, порівняно з прийомом цілої таблетки. Результати продемонстрували передбачуваний дозозалежний фармакокінетичний профіль ривароксабану, при цьому біодоступність при зазначеному вище прийомі відповідала такою при прийомі нижчих доз ривароксабану. Розподіл В організмі людини більша частина ривароксабану (92-95%) зв'язується з білками плазми, основним зв'язуючим компонентом є сироватковий альбумін. Об'єм розподілу – помірний, Vss становить приблизно 50 л. Метаболізм та виведення При внутрішньому прийомі приблизно 2/3 від призначеної дози ривароксабана піддається метаболізму і надалі виводиться рівними частинами нирками і через кишечник. 1/3 дози, що залишилася, виводиться за допомогою прямої ниркової екскреції в незміненому вигляді, головним чином, за рахунок активної ниркової секреції. Рівароксабан метаболізується за допомогою ізоферментів CYP3A4, CYP2J2, а також за допомогою механізмів, незалежних від системи цитохромів. Основними ділянками біотрансформації є окислення морфолінової групи та гідроліз амідних зв'язків. Згідно з отриманими in vitro даними ривароксабан є субстратом для білків-переносників Р-gp (Р-глікопротеїну) та Bcrp (білка стійкості раку молочної залози). Незмінений ривароксабан є єдиною активною сполукою в людській плазмі, значних або активних циркулюючих метаболітів у плазмі не виявлено. Рівароксабан, системний кліренс якого становить приблизно 10 л/год, можна віднести до лікарських речовин з низьким рівнем кліренсу. При виведенні ривароксабану з плазми кінцевий період напіввиведення становить від 5 до 9 годин у молодих пацієнтів та від 11 до 13 годин – у літніх пацієнтів. Стать/літній вік (старше 65 років) У літніх пацієнтів концентрації ривароксабану в плазмі вище, ніж у молодих пацієнтів, середнє значення AUC приблизно в 1,5 рази перевищує відповідні значення у молодих пацієнтів, головним чином, внаслідок зниження загального та ниркового кліренсу. У чоловіків та жінок клінічно значущі відмінності фармакокінетики не виявлено. Маса тіла Занадто мала або велика маса тіла (менше 50 кг і більше 120 кг) лише незначною мірою впливає на концентрацію ривароксабану в плазмі (відмінність становить менше 25 %). Дитячий вік Дані щодо цієї вікової категорії відсутні. Міжетнічні відмінності Клінічно значущі відмінності фармакокінетики та фармакодинаміки у пацієнтів європеоїдної, афроамериканської, латиноамериканської, японської чи китайської етнічної приналежності не спостерігалися. Печінкова недостатність Вплив печінкової недостатності на фармакокінетику ривароксабану вивчався у пацієнтів, розподілених за класами відповідно до класифікації Чайлд-П'ю (відповідно до стандартних процедур у клінічних дослідженнях). Класифікація Чайлд-П'ю дозволяє оцінити прогноз хронічних захворювань печінки, головним чином цирозу. У пацієнтів, яким планується проведення антикоагулянтної терапії, особливо важливим критичним моментом порушення функції печінки є зменшення синтезу факторів зсідання крові в печінці. Оскільки цей показник відповідає лише одному з п'яти клінічних/біохімічних критеріїв, що становлять класифікацію Чайлд-П'ю, ризик розвитку кровотечі не зовсім чітко корелює з цією класифікацією. Питання лікування таких пацієнтів антикоагулянтами має вирішуватися незалежно від класу за класифікацією Чайлд-Пью. Рівароксабан протипоказаний пацієнтам із захворюваннями печінки, що протікають з коагулопатією, що зумовлює клінічно значущий ризик кровотеч. У пацієнтів з цирозом печінки з легким ступенем печінкової недостатності (клас А по Чайлд-П'ю) фармакокінетика ривароксабану лише незначно відрізнялася (в середньому відзначалося збільшення AUC ривароксабану в 1,2 рази) від відповідних показників у контрольній групі здорових та Значних відмінностей фармакодинамічних властивостей між групами були відсутні. У пацієнтів з цирозом печінки та печінковою недостатністю середнього ступеня тяжкості (клас В по Чайлд-П'ю) середня AUC ривароксабану була значно підвищеною (в 2,3 рази) порівняно зі здоровими добровольцями внаслідок значно зниженого кліренсу лікарської речовини, що вказує на серйозне захворювання. Пригнічення активності фактора Ха було виражено сильніше (2,6 рази), ніж у здорових добровольців. Протромбіновий час також у 2,1 разу перевищував показники у здорових добровольців. За допомогою вимірювання протромбінового часу оцінюється зовнішній шлях коагуляції, що включає фактори згортання VII, X, V, II та I, які синтезуються у печінці. Пацієнти із середньотяжкою печінковою недостатністю більш чутливі до ривароксабану,що є наслідком тіснішого взаємозв'язку фармакодинамічних ефектів та фармакокінетичних параметрів, особливо між концентрацією та протромбіновим часом. Дані щодо пацієнтів із печінковою недостатністю класу С за класифікацією Чайлд-П'ю відсутні. Ниркова недостатність У пацієнтів з нирковою недостатністю спостерігалося збільшення концентрації ривароксабану в плазмі крові, обернено пропорційне зниженню ниркової функції, що оцінюється за кліренсом креатиніну. У пацієнтів з нирковою недостатністю (кліренс креатиніну 80-50 мл/хв, кліренс креатиніну Відповідне збільшення фармакодинамічних ефектів було більш вираженим. У пацієнтів з кліренсом креатиніну 80-50 мл/хв, кліренсом креатиніну Дані про застосування ривароксабану у пацієнтів з кліренсом креатинінуФармакодинамікаМеханізм дії Рівароксабан - високоселективний прямий інгібітор фактора Ха, що має високу біодоступність при вживанні. Активація фактора Х з утворенням фактора Ха через внутрішній та зовнішній шляхи згортання відіграє центральну роль у коагуляційному каскаді. Фармакодинамічні ефекти У людини спостерігалося дозозалежне пригнічення фактора Ха. Рівароксабан надає дозозалежний вплив на протромбіновий час і близько корелює з концентраціями в плазмі (r=0,98), якщо для аналізу використовується набір Neoplastin. При використанні інших реактивів результати відрізнятимуться. Протромбіновий час слід вимірювати в секундах, оскільки МНО (міжнародне нормалізоване відношення) відкалібровано та сертифіковано лише для похідних кумарину та не може застосовуватись для інших антикоагулянтів. У пацієнтів, яким проводяться великі ортопедичні операції, 5/95% для протромбінового часу (Neoplastin) через 2-4 години після прийому таблетки (тобто на максимумі ефекту) варіюють від 13 до 25 секунд. Також ривароксабан дозозалежно збільшує активований частковий тромбопластиновий час (аЧТВ) та результат HepTest; однак ці параметри не рекомендується використовувати для оцінки фармакодинамічних ефектів ривароксабану. У період лікування ривароксабаном проводити моніторинг параметрів зсідання крові не потрібно. Однак, якщо для цього є клінічне обґрунтування (наприклад, при передозуванні препарату або при необхідності екстреного хірургічного втручання), концентрація ривароксабана може бути виміряна за допомогою каліброваного кількісного тесту анти-фактору Xa (наприклад, STA - Liquid Anti-Xa, виробник Діагностика Стаго САС, Франція чи аналогічний). У здорових чоловіків та жінок старше 50 років подовження інтервалу QT під впливом ривароксабану не спостерігалося.Показання до застосуванняПрофілактика венозної тромбоемболії (ВТЕ) у пацієнтів, які зазнають великих ортопедичних оперативних втручань на нижніх кінцівках.Протипоказання до застосуванняПідвищена чутливість до ривароксабану або будь-яких допоміжних речовин, які містяться у таблетці. Клінічно значущі активні кровотечі (наприклад, внутрішньочерепні кровотечі, шлунково-кишкові кровотечі). Пошкодження або патологічний стан, пов'язаний з підвищеним ризиком великої кровотечі (наприклад, наявна або недавно перенесена шлунково-кишкова виразка, наявність злоякісних новоутворень з високим ризиком кровотечі, нещодавні травми головного або спинного мозку, нещодавні оперативні втручання на головному, спинному мозку або очах, нещодавно внутрішньочерепний крововилив, діагностований або передбачуваний варикозний розширення вен стравоходу, артеріовенозні мальформації, аневризми судин або великі аномалії будови судин головного або спинного мозку. Супутня терапія будь-якими іншими антикоагулянтами, наприклад, нефракціонованим гепарином (НФГ), низькомолекулярними гепаринами (еноксапарин, далтепарин та ін), похідними гепарину (фондапарінукс та ін), пероральними антикоагулянтами (варфарин, апікса. винятком тих випадків, коли пацієнт переводиться з терапії або на терапію препаратом Ксарелто, або коли НФГ призначається в низьких дозах для підтримки прохідності центрального венозного або артеріального катетера. Захворювання печінки, що протікають з коагулопатією, що обумовлює клінічно значущий ризик кровотечі, включаючи пацієнтів із цирозом печінки класів В та С за класифікацією Чайлд-П'ю. Вагітність та період грудного вигодовування. Дитячий та підлітковий вік до 18 років (ефективність та безпека у пацієнтів даної вікової групи не встановлені). Ниркова недостатність (кліренс креатиніну Спадкова непереносимість лактози або галактози (наприклад, вроджений дефіцит лактази або глюкозогалактозна мальабсорбція), оскільки до складу даного лікарського препарату входить лактоза. З обережністю слід використовувати препарат: При лікуванні пацієнтів з підвищеним ризиком кровотечі (у тому числі при вродженій або набутій схильності до кровотеч, неконтрольованої тяжкої артеріальної гіпертонії, виразкової хвороби шлунка та 12-палої кишки у стадії загострення, нещодавно перенесеної виразкової хвороби шлунка та 12-палої кишки нещодавно перенесеному внутрішньочерепному або внутрішньомозковому крововиливі, при патології судин спинного або головного мозку, після нещодавно перенесеної операції на головному, спинному мозку або очах, при бронхоектаз або легеневій кровотечі в анамнезі). При лікуванні пацієнтів із нирковою недостатністю (кліренс креатиніну При лікуванні пацієнтів із нирковою недостатністю (кліренс креатиніну Рівароксабан не рекомендується застосовувати у пацієнтів, які отримують системне лікування протигрибковими препаратами азолової групи (наприклад, кетоконазолом) або інгібіторами протеази ВІЛ (наприклад, ритонавіром). Ці лікарські препарати є сильними інгібіторами ізоферменту CYP3A4 та P-глікопротеїну. Як наслідок, ці лікарські препарати можуть підвищувати концентрацію ривароксабану у плазмі до клінічно значущого рівня (в середньому у 2,6 рази), що збільшує ризик розвитку кровотеч. Флуконазол (протигрибковий препарат азолової групи), помірно пригнічуючий ізофермент CYP3A4, менш впливає на виведення ривароксабану і може застосовуватися спільно з ривароксабаном (див. розділ "Взаємодія з іншими лікарськими засобами та інші форми взаємодії"). Пацієнти з нирковою недостатністю (кліренс креатиніну У пацієнтів, які отримують лікарські засоби, що впливають на гемостаз (наприклад, нестероїдні протизапальні препарати, антиагреганти або інші антитромботичні засоби). У пацієнтів із ризиком загострення виразкової хвороби шлунка та 12-палої кишки може бути виправдане призначення профілактичного противиразкового лікування.Вагітність та лактаціяВагітність Ефективність та безпека застосування Ксарелто® у вагітних не встановлені. Дані, отримані на експериментальних тваринах, показали виражену токсичність ривароксабану для материнського організму, пов'язану з фармакологічною дією препарату (наприклад, ускладнення у формі крововиливів) і що призводить до репродуктивної токсичності. Первинного тератогенного потенціалу не виявлено. Внаслідок можливого ризику розвитку кровотечі та здатності проникати через плаценту ривароксабан протипоказаний при вагітності. Жінкам із збереженою репродуктивною здатністю слід використовувати ефективні методи контрацепції під час лікування ривароксабаном. Грудне годування Ефективність та безпека застосування Ксарелто® у жінок у період грудного вигодовування не встановлені. Дані, отримані на експериментальних тваринах, показують, що ривароксабан виділяється з грудним молоком. Рівароксабан може застосовуватися лише після відміни грудного вигодовування. Фертильність Дослідження показали, що ривароксабан не впливає на чоловічу та жіночу фертильність у щурів. Досліджень впливу ривароксабану на фертильність у людини не проводилося.Побічна діяБезпеку Ксарелто® оцінювали у чотирьох дослідженнях ІІІ фази за участю 6097 пацієнтів, які перенесли велику ортопедичну операцію на нижніх кінцівках (тотальне ендопротезування колінного або тазостегнового суглоба) та 3997 пацієнтів, госпіталізованих за медичними показаннями, що отримували лікування Ксарелто® також у трьох дослідженнях III фази лікування ВТЕ, що включали 4556 пацієнтів, які приймали або 15 мг Ксарелто® двічі на день щодня протягом 3 тижнів, з наступним прийомом 20 мг один раз на день, або 20 мг один раз на день з тривалістю лікування до 21 місяця. Крім того, в ході двох досліджень III фази, що включали 7750 пацієнтів, були отримані дані щодо безпеки застосування препарату у пацієнтів з фібриляцією передсердь неклапанного походження, які отримували принаймні одну дозу Ксарелто протягом періоду до 41 місяця, а також 10225 пацієнтів. з ГКС, які отримали принаймні одну дозу 2,5 мг (двічі на день) або 5 мг (двічі на день) Ксарелто® на додаток до терапії ацетилсаліцилової кислоти або ацетилсаліцилової кислоти з клопідогрелом або тіклопідином, тривалість лікування до 31 місяця. Враховуючи механізм дії, застосування Ксарелто може супроводжуватися підвищеним ризиком прихованої або явної кровотечі з будь-яких органів і тканин, що може призводити до постгеморагічної анемії. Ризик розвитку кровотеч може збільшуватися у пацієнтів з неконтрольованою артеріальною гіпертензією та/або при сумісному застосуванні з препаратами, що впливають на гемостаз. Ознаки, симптоми та ступінь тяжкості (включаючи можливий летальний кінець) варіюють залежно від локалізації, ступеня тяжкості або тривалості кровотечі та/або анемії. Геморагічні ускладнення можуть виявлятися слабкістю, блідістю, запамороченням, головним болем, задишкою, а також збільшенням кінцівки в обсязі або шоком, не зрозумілими іншими причинами. У деяких випадках внаслідок анемії розвивалися симптоми ішемії міокарда, такі як біль у грудях та стенокардія. При прийомі Ксарелто повідомлялося про відомі ускладнення, вторинні до тяжкої кровотечі, такі як синдром міжфасціального простору та ниркова недостатність. Тому при оцінці стану пацієнта, який отримує антикоагулянти, слід розглядати можливість крововиливу. Узагальнені дані про частоту небажаних реакцій, зареєстрованих для Ксарелто, наведено нижче. У групах, розділених за частотою, небажані ефекти представлені порядку зменшення їх тяжкості. Залежно від частоти виникнення були виділені дуже часті (≥ 1/10), часті (≥ 1/100 та < 1/10), нечасті (≥ 1/1000 та < 1/100) та рідкісні небажані реакції (≥ 1/10000) та < 1/1000). Усі небажані реакції, що виникли в період лікування у пацієнтів, які брали участь у клінічних дослідженнях ІІІ фази Порушення з боку кровоносної та лімфатичної системи: - Часто: анемія (включаючи відповідні лабораторні параметри); Нечасто: тромбоцитемія (включаючи підвищений вміст тромбоцитів). Порушення з боку серця – Нечасто: тахікардія. Порушення з боку органу зору: - Часто: крововилив у око (включаючи крововилив у кон'юнктиву). Порушення з боку травної системи: - Часто: кровоточивість ясен, шлунково-кишкова кровотеча (включаючи ректальну кровотечу), болі в ділянці шлунково-кишкового тракту, диспепсія, нудота, запор, діарея, блювання; Нечасто: сухість у роті. Порушення з боку печінки: - Нечасто: порушення функції печінки; Рідко: жовтяниця. Системні порушення та реакції у місці введення препарату: - Часто: лихоманка, периферичні набряки, зниження загальної м'язової сили та тонусу (включаючи слабкість, астенію); Нечасто: погіршення загального самопочуття (включаючи нездужання); Рідко: місцевий набряк. Порушення з боку імунної системи: - Нечасто: алергічні реакції, алергічний дерматит. Травми, отруєння та процедурні ускладнення: - Часто: крововиливи після проведених процедур (включаючи післяопераційну анемію та кровотечу з рани), надмірна гематома при забитому місці; Нечасто: виділення із рани; Рідко: судинна псевдоаневризм. Результати досліджень - Часто: підвищення активності "печінкових" трансаміназ; Нечасто: підвищення концентрації білірубіну, підвищення активності лужної фосфатази, підвищення активності ЛДГА, підвищення активності ліпази, підвищення активності амілази, підвищення активності ГГТА; Рідко: підвищення концентрації кон'югованого білірубіну (при супутньому підвищенні активності АЛТ або без нього). Порушення з боку кістково-м'язової системи та сполучної тканини - Часто: біль у кінцівках; Нечасто: гемартроз; Рідко: крововилив у м'язи. Порушення з боку нервової системи: - Часто: запаморочення, головний біль; Нечасто: внутрішньомозковий та внутрішньочерепний крововилив, короткочасна непритомність. Порушення з боку нирок та сечовивідних шляхів: - Часто: кровотеча з урогенітального тракту (включаючи гематурію та менорагію), ниркова недостатність (включаючи підвищення рівня креатиніну, підвищення рівня сечовини). Порушення з боку дихальних шляхів: - Часто: носова кровотеча, кровохаркання. Порушення з боку шкіри та підшкірних тканин - Часто: свербіж (включаючи нечасті випадки генералізованого сверблячки), висип, екхімоз, шкірні та підшкірні крововиливи; Нечасто: кропив'янка. Порушення з боку судин: - Часто: виражене зниження артеріального тиску, гематома. Спостерігалися після великих ортопедичних операцій Реєструвались при лікуванні ВТЕ як дуже часті у жінок молодше 55 років Реєструвались як нечасті при профілактиці раптової смерті та інфаркту міокарда у пацієнтів після гострого коронарного синдрому (після проведення черезшкірних втручань). Під час проведення післяреєстраційного моніторингу повідомлялося про випадки наведених нижче небажаних реакцій, розвиток яких мав тимчасовий зв'язок із прийомом Ксарелто®. Оцінити частоту таких небажаних реакцій у рамках постреєстраційного моніторингу неможливо. Порушення з боку імунної системи: ангіоневротичний набряк, алергічний набряк. В рамках реєстраційних клінічних досліджень (РКІ) III фази такі небажані реакції були розцінені як нечасті (від >1/1000 до Порушення з боку печінки: холестаз, гепатит (включаючи гепатоцелюлярне ушкодження). В рамках РКІ III фази такі небажані реакції були розцінені як рідкісні (від >1/10000 до Порушення з боку кровоносної та лімфатичної системи: тромбоцитопенія. В рамках РКІ III фази такі небажані реакції були розцінені як нечасті (від >1/1000 до Порушення з боку кістково-м'язової системи та сполучної тканини: частота невідома – синдром підвищеного субфасціального тиску (компартмент-синдром) внаслідок крововиливу у м'язи. Порушення з боку нирок та сечовивідних шляхів: частота невідома – ниркова недостатність/гостра ниркова недостатність внаслідок кровотечі, що призводить до гіпоперфузії нирок.Взаємодія з лікарськими засобамиФармакокінетичні взаємодії Виведення ривароксабану здійснюється головним чином за допомогою метаболізму в печінці, опосередкованого системою цитохрому Р450 (CYP3A4, CYP2J2), а також шляхом ниркової екскреції незміненої лікарської речовини з використанням систем переносників P-gp/Bcrp (Р-глікопротеїну). Рівароксабан не пригнічує та не індукує ізофермент CYP3A4 та інші важливі ізоформи цитохрому. Одночасне застосування ривароксабану та сильних інгібіторів ізоферменту CYP3A4 та Р-глікопротеїну може призвести до зниження ниркового та печінкового кліренсу і, таким чином, значно збільшити системну дію. Спільне застосування ривароксабану і азолового протигрибкового засобу кетоконазолу (400 мг 1 раз на добу), що є сильним інгібітором CYP3A4 і Р-глікопротеїну, призводило до підвищення середньої рівноважної AUC ривароксабану в 2,6 рази, супроводжувалося значним посиленням фармакодинамічних ефектів препарату. Спільне призначення ривароксабана і інгібітору протеази ВІЛ ритонавіру (600 мг 2 рази на добу), що є сильним інгібітором CYP3A4 і Р-глікопротеїну, призводило до збільшення середньої рівноважної AUC ривароксабана в 2,5 супроводжувалося значним посиленням фармакодинамічних ефектів препарату. У зв'язку з цим ривароксабан не рекомендується застосовувати у пацієнтів, які отримують системне лікування протигрибковими препаратами азолової групи або інгібіторами протеази ВІЛ. Очікується, що інші лікарські речовини, які сильно пригнічують лише один із шляхів виведення ривароксабану - за участю CYP3A4 або Р-глікопротеїну, збільшуватимуть концентрацію ривароксабану в плазмі до менш значущих значень. Кларитроміцин (500 мг 2 рази на добу), що сильно пригнічує ізофермент CYP3A4 та помірно пригнічує Р-глікопротеїн, викликав збільшення значень AUC у 1,5 раза та Cmax ривароксабану у 1,4 раза. Це збільшення має порядок нормальної мінливості AUC та Cmax та вважається клінічно незначущим. Еритроміцин (500 мг 3 рази на добу), помірно пригнічуючий ізофермент CYP3A4 та Р-глікопротеїн, викликав збільшення значень AUC та Cmax ривароксабану в 1,3 рази. Це збільшення має порядок нормальної мінливості AUC та Cmax та вважається клінічно незначущим. У пацієнтів з нирковою недостатністю (кліренс креатиніну ≤80-50 мл/хв) еритроміцин (500 мг 3 рази на добу) спричиняв збільшення значень AUC ривароксабану у 1,8 раза та Cmax у 1,6 рази порівняно з пацієнтами з нормальною функцією нирок , які не отримували супутньої терапії У пацієнтів з нирковою недостатністю (кліренс креатиніну Флуконазол (400 мг 1 раз на добу), помірно пригнічуючий ізофермент CYP3A4, викликав збільшення значень AUC у 1,4 раза та Cmax ривароксабану в 1,3 раза. Це збільшення має порядок нормальної мінливості AUC та Cmax та вважається клінічно незначущим. Слід уникати одночасного застосування ривароксабану з дронедароном через обмеженість клінічних даних про спільне застосування. Спільне призначення ривароксабану та рифампіцину, що є сильним індуктором CYP3A4 та Р-глікопротеїну, призводило до зниження середньої AUC ривароксабану приблизно на 50 % та паралельному зменшенню його фармакодинамічних ефектів. Спільне застосування ривароксабану з іншими сильними індукторами CYP3A4 (наприклад, фенітоїном, карбамазепіном, фенобарбіталом або препаратами Звіробою продірявленого) також може призвести до зниження концентрацій ривароксабану в плазмі. Зменшення концентрацій ривароксабану у плазмі визнано клінічно незначущим. Фармакодинамічні взаємодії Після комбінованого призначення еноксапарину натрію (одноразова доза 40 мг) та ривароксабану (одноразова доза 10 мг) спостерігався сумаційний ефект щодо активності антифактору Ха, що не супроводжувався додатковими суммаційними ефектами щодо проб на згортання крові (протромбіновий час). Еноксапарин не змінював фармакокінетику ривароксабану. Після спільного призначення ривароксабану в дозі 15 мг та напроксену в дозі 500 мг клінічно значущого подовження часу кровотечі не спостерігалося. Тим не менш, у окремих осіб можлива більш виражена фармакодинамічна відповідь. Не виявлено фармакокінетичної взаємодії між ривароксабаном у дозі 15 мг і клопідогрелом (ударна доза 300 мг з наступним призначенням підтримуючих доз 75 мг), але у частини пацієнтів виявлено значне збільшення часу кровотечі, що не корелювало з агрегацією тромбоцитів. -Рецептора. Переведення пацієнтів з варфарину (МНО від 2,0 до 3,0) на ривароксабан (20 мг) або з ривароксабану (20 мг) на варфарин (МНО від 2,0 до 3,0) супроводжувалося більш ніж адитивним збільшенням протромбінового часу / МНО (Неопластин) (в окремих випадках до 12), тоді як ефекти зміни аЧТВ, пригнічення активності фактора Xa та ендогенного потенціалу тромбіну (ЕПТ) були адитивними. Для оцінки фармакодинамічних ефектів Ксарелто в перехідний період можна провести аналіз анти-Ха факторної активності, PiCT і HepTest, якщо на показники, що визначаються в їх ході, не вплинув варфарин. Починаючи з 4-го дня після відміни варфарину, всі аналізи (включаючи ПВ, АЧТВ, пригнічення активності фактора Xa та ЕПТ) відображали виключно ефект Ксарелто®. Для оцінки фармакодинамічних ефектів варфарину в перехідний період можна використовувати показник МНО, виміряний в момент досягнення Cmin ривароксабану (через 24 години після прийому дози ривароксабану), оскільки в цей момент вплив ривароксабану на результати аналізу мінімальний. Фармакокінетичної взаємодії між варфарином та Ксарелто® не виявлено. Лікарська взаємодія Ксарелто з антагоністом вітаміну К (АВК) феніндіоном не вивчалася. Рекомендується у міру можливості уникати переведення пацієнтів з терапії Ксарелто на терапію АВК феніндіоном і навпаки. Є обмежений досвід переведення пацієнтів з терапії АВК аценокумаролом на Ксарелто. Якщо виникає необхідність перевести пацієнта з терапії Ксарелто на терапію АВК феніндіоном або аценокумаролом, то слід дотримуватися особливої обережності, щоденний контроль фармакодинамічної дії препаратів (МНО, протромбіновий час) повинен проводитись безпосередньо перед прийомом наступної дози Ксарелто. Якщо виникає необхідність перевести пацієнта з терапії АВК феніндіоном або аценокумаролом на терапію Ксарелто®, слід дотримуватися особливої обережності, контроль фармакодинамічної дії препаратів при цьому не потрібно. Супутнє застосування інших препаратів Не відзначалося клінічно значущих фармакокінетичних або фармакодинамічних взаємодій при одночасному застосуванні ривароксабану з мідазоламом (субстратом CYP3A4), дигоксином (субстратом Р-глікопротеїну) або аторвастатином (субстратом CYP3A4 та P-gp). Клінічно значущої взаємодії з їжею не наголошувалося. Несумісність Невідома Вплив на лабораторні параметри Вплив на результати спроб на параметри згортання (протромбіновий час, аЧТВ, HepTest) відповідає очікуваному з урахуванням механізму дії Ксарелто®.Спосіб застосування та дозиВсередину, незалежно від їди. Для профілактики ВТЕ при великих ортопедичних операціях рекомендується призначати по 1 таблетці 10 мг 1 раз на добу. Тривалість лікування: 5 тижнів після великої операції на кульшовому суглобі; 2 тижні після великої операції на колінному суглобі. Початкову дозу слід прийняти через 6-10 годин після операції за умови досягнутого гемостазу. Якщо пацієнт не здатний проковтнути пігулку повністю, таблетка Ксарелто може бути подрібнена і змішана з водою або рідким харчуванням, наприклад, яблучним пюре, безпосередньо перед прийомом внутрішньо. Подрібнена таблетка Ксарелто може бути введена через шлунковий зонд. Положення зонда в шлунково-кишковому тракті необхідно додатково узгодити з лікарем перед прийомом Ксарелто®. Подрібнену таблетку слід вводити через шлунковий зонд у невеликій кількості води, після чого необхідно ввести невелику кількість води, щоб змити залишки препарату зі стінок зонда. У разі пропуску дози пацієнту слід прийняти ривароксабан негайно та наступного дня продовжити лікування по 1 таблетці на добу, як і раніше. Окремі групи пацієнтів Корекція дози в залежності від віку хворого (старше 65 років), статі, маси тіла або етнічної групи не потрібна. Пацієнти з печінковою недостатністю Рівароксабан протипоказаний пацієнтам із захворюваннями печінки, що супроводжуються коагулопатією, що обумовлює клінічно значущий ризик кровотечі. Хворим на інші захворювання печінки зміни дози не потрібні. Наявні обмежені клінічні дані, отримані у пацієнтів із середньотяжкою печінковою недостатністю (клас B по Чайлд-П'ю), вказують на значне посилення фармакологічної активності препарату. У пацієнтів з тяжкою печінковою недостатністю (клас С по Чайлд-П'ю) клінічні дані відсутні. Пацієнти з нирковою недостатністю При призначенні ривароксабану пацієнтам з нирковою недостатністю (кліренс креатиніну 80-50 мл/хв та кліренс креатиніну Наявні обмежені клінічні дані демонструють значне підвищення концентрацій ривароксабану у пацієнтів з нирковою недостатністю (кліренс креатиніну Використання ривароксабану не рекомендується у пацієнтів із кліренсом креатиніну. Переклад пацієнтів з антагоністів вітаміну К (АВК) на Ксарелто® При переведенні пацієнта з АВК на Ксарелто значення показника МНО буде помилково підвищуватися після прийому Ксарелто. У зв'язку з цим, показник МНО не можна використовувати для контролю антикоагулянтного ефекту Ксарелто®. Переклад пацієнтів з Ксарелто на антагоністи вітаміну К (АВК) Існує ймовірність недостатнього антикоагулянтного ефекту при переведенні пацієнтів з Ксарелто на АВК. У перехідний період, пов'язаний з переведенням на інший протизгортаючий препарат, необхідно забезпечити безперервний та достатній антикоагулянтовий ефект. Слід мати на увазі, що Ксарелто може сприяти підвищенню показника МНО. При переведенні пацієнта з Ксарелто на АВК, обидва препарати слід призначати одночасно, доки МНО не досягне значення ≥2,0. У перші два дні перехідного періоду слід використовувати стандартну дозу АВК, а згодом керуватися значенням МНО. У період сумісного прийому Ксарелто® та АВК МНО слід визначати не раніше, ніж через 24 години (після попередньої, але до прийому наступної дози Ксарелто®). Після відміни Ксарелто визначення МНО з достатнім ступенем надійності можливе через 24 години після прийому останньої дози препарату. Переклад пацієнтів з парентеральних антикоагулянтів на Ксарелто® При переведенні пацієнта з парентеральних антикоагулянтів на Ксарелто® прийом Ксарелто® слід розпочати за 0-2 години до передбачуваного введення наступної дози парентерального препарату (напр. НМГ) або під час відміни парентерального препарату, що тривало застосовується (напр. внутрішньовенного нефракціонованого гепарину). Переведення пацієнтів з Ксарелто на парентеральні антикоагулянти Припинити прийом Ксарелто і ввести першу дозу парентерального антикоагулянту під час передбачуваного прийому наступної дози Ксарелто.ПередозуванняПовідомлялося про поодинокі випадки передозування до 600 мг без ускладнень у вигляді кровотечі або інших небажаних реакцій. Внаслідок обмеженого всмоктування очікується ефект насичення без подальшого підвищення середнього вмісту ривароксабану у плазмі при гіпертерапевтичних дозах 50 мг або вище. Специфічний антидот рівароксабану невідомий. У разі передозування для зниження всмоктування ривароксабану можна використовувати активоване вугілля. Враховуючи інтенсивне зв'язування з білками плазми, очікується, що ривароксабан не буде виводитись при проведенні діалізу. При виникненні ускладнення у вигляді кровотечі наступний прийом повинен бути відкладений або лікування має бути скасоване залежно від ситуації. Період напіввиведення ривароксабану становить приблизно 5-13 годин. Лікування слід підбирати індивідуально, відповідно до тяжкості та локалізації кровотечі. При необхідності може застосовуватися відповідне симптоматичне лікування, наприклад, механічна компресія (наприклад, у разі сильної носової кровотечі), хірургічний гемостаз з процедурами контролю за кровотечею, заповнення об'єму рідини та гемодинамічна підтримка, препарати крові (еритроцитарна маса або свіжозаморожена плазма, анемії чи коагулопатії) або тромбоцити. Якщо перераховані вище заходи не призводять до усунення кровотечі, може бути призначений специфічний прокоагулянт, наприклад, концентрат протромбінового комплексу, концентрат активованого протромбінового комплексу або рекомбінантний фактор VIIa (rf VIIa). Однак до цього часу досвід застосування цих препаратів при лікуванні пацієнтів, які отримують ривароксабан, дуже обмежений. Очікується, що протаміну сульфат і вітамін К не впливатимуть на протизгортальну активність ривароксабану. Є обмежений досвід застосування транексамової кислоти та відсутній досвід застосування амінокапронової кислоти та апротиніну у пацієнтів, які отримують Ксарелто®. Наукове обґрунтування доцільності або досвід використання системного гемостатичного препарату десмопресин у пацієнтів, які отримують Ксарелто, відсутнє.Запобіжні заходи та особливі вказівкиЗастосування Ксарелто не рекомендується у пацієнтів, які отримують супутнє системне лікування азоловими протигрибковими препаратами (наприклад, кетоконазолом) або інгібіторами ВІЛ-протеаз (наприклад, ритонавіром). Ці препарати є сильними інгібіторами CYP3A4 та Р-глікопротеїну. Таким чином, ці препарати можуть підвищувати концентрацію ривароксабану в плазмі крові до клінічно значущих значень (у 2,6 рази в середньому), що може призвести до підвищеного ризику кровотечі. Однак, азоловий протигрибковий препарат флуконазол, помірний інгібітор CYP3A4, менш виражено впливає на експозицію ривароксабану і може застосовуватися з ним одночасно. Ксарелто® слід обережно застосовувати у пацієнтів з помірним порушенням функції нирок (КК 49-30 мл/хв), які отримують супутні препарати, які можуть призводити до підвищення концентрації ривароксабану в плазмі (див. розділ "Взаємодія з іншими лікарськими засобами та інші форми взаємодії" "). У пацієнтів з нирковою недостатністю (кліренс креатиніну У зв'язку з обмеженою кількістю клінічних даних препарат Ксарелто повинен застосовуватися з обережністю у пацієнтів з КК 29-15 мл/хв. Клінічні дані щодо застосування ривароксабану у пацієнтів з тяжким порушенням функції нирок. За пацієнтами з тяжким порушенням функції нирок або підвищеним ризиком кровотечі, а також пацієнтами, які отримують супутнє системне лікування азоловими протигрибковими препаратами або інгібіторами ВІЛ-протеаз, необхідно проводити ретельне спостереження щодо ознак кровотечі після початку лікування. Застосування Ксарелто при оперативних втручаннях з приводу перелому проксимальних відділів стегнової кістки не вивчалося в інтервенційних клінічних дослідженнях. Є обмежені клінічні дані, отримані у спостережних дослідженнях, у пацієнтів, що піддаються оперативним втручанням при переломі нижніх кінцівок, у тому числі при переломі проксимальних відділів стегнової кістки. Ксарелто®, як і інші антитромботичні засоби, слід обережно застосовувати при лікуванні пацієнтів, які мають підвищений ризик кровотеч, у тому числі: пацієнтів із вродженою чи набутою схильністю до кровотеч; пацієнтів з неконтрольованою тяжкою артеріальною гіпертонією; пацієнтів з виразковою хворобою шлунка та 12-палої кишки у стадії загострення; пацієнтів, які недавно перенесли виразкову хворобу шлунка та 12-палої кишки; пацієнтів із судинною ретинопатією; пацієнтів, які недавно перенесли внутрішньочерепний або внутрішньомозковий крововилив; пацієнтів із патологією судин головного чи спинного мозку; пацієнтів, які недавно перенесли операцію на головному, спинному мозку або очах; пацієнтів з бронхоектазами або легеневою кровотечею в анамнезі. Слід бути обережним, якщо пацієнт одночасно отримує лікарські препарати, що впливають на гемостаз, такі як нестероїдні протизапальні препарати (НПЗП), інгібітори агрегації тромбоцитів або інші антитромботичні препарати. У пацієнтів з ризиком розвитку виразкової хвороби шлунка та 12-палої кишки може бути призначене відповідне профілактичне лікування. При незрозумілому зниженні гемоглобіну або артеріального тиску слід шукати джерело кровотечі. На фоні лікування ривароксабаном подовження інтервалу QT не спостерігалося. При виконанні спинномозкової пункції та епідуральної/спінальної анестезії у пацієнтів, які отримують інгібітори агрегації тромбоцитів з метою профілактики тромбоемболічних ускладнень, існує ризик розвитку епідуральної або спинномозкової гематоми, що може призвести до тривалого паралічу. Ризик цих подій надалі підвищується при використанні постійних катетерів або супутньому застосуванні лікарських засобів, що впливають на гемостаз. Травма під час епідуральної або спинномозкової пункції або повторна пункція також можуть сприяти підвищенню ризику. Пацієнти повинні бути під наглядом для виявлення ознак або симптомів неврологічних порушень (наприклад, оніміння або слабкості ніг, дисфункції кишечника або сечового міхура). При виявленні неврологічних розладів потрібна термінова діагностика та лікування.Лікар повинен зіставити потенційну користь та ризик перед проведенням спинномозкового втручання пацієнтам, які отримують антикоагулянти або готуються до отримання антикоагулянтів з метою профілактики тромбозу. З метою зниження потенційного ризику кровотечі, асоційованого з одночасним застосуванням ривароксабану та епідуральної/спінальної анестезії або спінальної пункції, слід враховувати фармакокінетичний профіль ривароксабану. Встановлення або видалення епідурального катетера або люмбальну пункцію краще проводити тоді, коли антикоагулянтний ефект рівароксабану оцінюється як слабкий. Епідуральний катетер вилучають не раніше ніж через 18 годин після призначення останньої дози Ксарелто. Ксарелто® не слід призначати раніше, ніж через 6 годин після отримання епідурального катетера.У разі травматичної пункції призначення Ксарелто слід відкласти на 24 години. Якщо необхідно проведення інвазивної процедури або хірургічного втручання, прийом Ксарелто слід припинити принаймні за 24 години до втручання, якщо це можливо, і на підставі висновку лікаря. Якщо процедуру не можна відкласти, то підвищений ризик кровотечі слід оцінювати в порівнянні з необхідністю термінового втручання. Прийом Ксарелто® слід відновити після інвазивної процедури або хірургічного втручання, за умови наявності відповідних клінічних показників та адекватного гемостазу. Дані безпеки, отримані з доклінічних досліджень За винятком ефектів, пов'язаних із посиленням фармакологічної дії (кровотеч), при аналізі доклінічних даних, отриманих у дослідженнях з фармакологічної безпеки, специфічної небезпеки для людини не виявлено. Вплив на здатність до керування автотранспортом та управління механізмами При застосуванні Ксарелто відзначалися випадки непритомності та запаморочення. Пацієнтам, у яких виникають дані несприятливі реакції, не слід керувати автотранспортом і працювати з механізмами, що рухаються.Умови відпустки з аптекЗа рецептомВідео на цю тему
5 265,00 грн
5 220,00 грн
Склад, форма випуску та упаковкаОдна пігулка покрита плівковою оболонкою, містить: Активна речовина: ривароксабан мікронізований 15 мг або 20 мг, Допоміжні речовини: целюлоза мікрокристалічна - 37,50 мг або 35,00 мг, кроскармелоза натрію - 3,00 мг, гіпромелоза 5сР - 3,00 мг, лактози моногідрат -25,40 мг або 22,90 мг, магнію стеарат – 0,60 мг, натрію лаурилсульфат – 0,50 мг; оболонка: заліза оксид червоний - 0,150 мг або 0,350 мг, гіпромелоза 15сР - 1,50 мг, макрогол 3350 - 0,50 мг, титану діоксид – 0,350 мг або 0,150 мг, відповідно. Таблетки покриті плівковою оболонкою по 15 мг та 20 мг. Для таблеток 15 мг: по 14 або 10 таблеток у блістери Ал/1111 або Ал/ПВХ-ПВДХ. По 1, 2 або 3 блістери по 14 таблеток або по 10 блістерів по 10 таблеток разом з інструкцією із застосування в картонну пачку. Для таблеток 20 мг: по 14 або 10 таблеток у блістери з Ал/ПП або Ал/ПВХ-ПВДХ. По 1 або 2 блістери по 14 таблеток або по 10 блістерів по 10 таблеток разом з інструкцією із застосування в картонну пачку.Опис лікарської формиТаблетки 15 мг: круглі двоопуклі таблетки рожево-коричневого кольору, покриті плівковою оболонкою; методом видавлювання нанесено гравіювання: з одного боку - трикутник з позначенням дозування «15», з іншого - фірмовий байєровский хрест. Вид пігулки на зламі: однорідна маса білого кольору, оточена оболонкою рожево-коричневого кольору. Таблетки 20 мг: круглі двоопуклі таблетки червоно-коричневого кольору, покриті плівковою оболонкою; методом видавлювання нанесено гравіювання: з одного боку - трикутник з позначенням дозування «20», з іншого - фірмовий байєровский хрест. Вид пігулки на зламі: однорідна маса білого кольору, оточена оболонкою червоно-коричневого кольору.Фармакотерапевтична групаПрямі інгібітори фактора ХаФармакокінетикаВсмоктування та біодоступність Абсолютна біодоступність ривароксабану після прийому дози 10 мг висока (80-100%). Рівароксабан швидко всмоктується; максимальна концентрація досягається через 2-4 години після прийому таблетки. При прийомі ривароксабану в дозі 10 мг з їжею не відмічено зміни AUC (площа під кривою «концентрація – час») та Сmах (максимальна концентрація). Фармакокінетика рівароксабану характеризується помірною індивідуальною мінливістю; індивідуальна мінливість (варіаційний коефіцієнт) становить від 30 до 40%. У зв'язку зі зниженим ступенем всмоктування при прийомі 20 мг натще спостерігалася біодоступність 66%. При прийомі Ксарелто 20 мг під час їжі відзначалося збільшення середньої AUC на 39% порівняно з прийомом натще, показуючи практично повне всмоктування та високу біодоступність. Всмоктування ривароксабану залежить від місця вивільнення у шлунково-кишковому тракті (ШКТ). Зниження в 29% і 56% в AUC і Cmax, відповідно, порівняно з прийомом цілої таблетки, спостерігалося, коли гранулят ривароксабана вивільнявся в дистальному відділі тонкої кишки або висхідної ободової кишки. Слід уникати введення ривароксабану в шлунково-кишковий тракт дистальніше за шлунок, оскільки це може спричинити зниження всмоктування і, відповідно, експозиції препарату. У дослідженні оцінювалася біодоступність (AUC і Cmax) 20 мг ривароксабана, прийнятого внутрішньо у вигляді подрібненої таблетки у суміші з яблучним пюре або суспендованої у воді, а також введеної через шлунковий зонд з наступним прийомом рідкого харчування, порівняно з прийомом цілої таблетки.Результати продемонстрували передбачуваний дозозалежний фармакокінетичний профіль ривароксабану, при цьому біодоступність при зазначеному вище прийомі відповідала такою при прийомі нижчих доз ривароксабану. Розподіл В організмі людини більша частина ривароксабану (92-95%) пов'язується з білками плазми, основним зв'язуючим компонентом є сироватковий альбумін. Об'єм розподілу – помірний, Vss становить приблизно 50 л. Метаболізм та виведення При внутрішньому прийомі приблизно 2/3 від призначеної дози ривароксабана піддаються метаболізму і надалі виводяться рівними частинами із сечею і через кишечник. 1/3 дози, що залишилася, виводиться за допомогою прямої ниркової екскреції в незміненому вигляді, головним чином, за рахунок активної ниркової секреції. Рівароксабан метаболізується за допомогою ізоферментів CYP3A4, CYP2J2, а також за допомогою механізмів, незалежних від системи цитохромів. Основними ділянками біотрансформації є окислення морфолінової групи та гідроліз амідних зв'язків. Згідно з даними, отриманими in vitro, ривароксабан є субстратом для білків-переносників Р-gp (Р-глікопротеїну) та Bcrp (білка стійкості раку молочної залози). Незмінений ривароксабан є єдиною активною сполукою в людській плазмі, основні або активні циркулюючі метаболіти у плазмі не виявлені. Рівароксабан, системний кліренс якого становить приблизно 10 л/год, можна віднести до лікарських речовин з низьким кліренсом. При виведенні ривароксабану з плазми кінцевий період напіввиведення становить від 5 до 9 годин у молодих пацієнтів та від 11 до 13 годин у літніх пацієнтів. Стать/літній вік (старше 65 років) У пацієнтів похилого віку концентрації ривароксабану в плазмі крові вище, ніж у молодих пацієнтів; середнє значення AUC приблизно в 1,5 рази перевищує відповідні значення у молодих пацієнтів, головним чином, внаслідок зниження загального та ниркового кліренсу. У чоловіків та жінок клінічно значимих відмінностей фармакокінетики не виявлено. Маса тіла Занадто мала або велика маса тіла (менше 50 кг і більше 120 кг) лише незначно впливає на концентрацію ривароксабану в плазмі (відмінність становить менше 25%). Дитячий вік Дані щодо цієї вікової категорії відсутні. Міжетнічні відмінності Клінічно значимих відмінностей фармакокінетики та фармакодинаміки у пацієнтів європеоїдної, афроамериканської, латиноамериканської, японської чи китайської етнічної приналежності не спостерігалося. Порушення функції печінки Вплив печінкової недостатності на фармакокінетику ривароксабану вивчався у хворих, розподілених відповідно до класифікації Чайлд-П'ю (відповідно до стандартних процедур у клінічних дослідженнях). Класифікація Чайлд-П'ю дозволяє оцінити прогноз хронічних захворювань печінки, головним чином цирозу. У пацієнтів, яким планується проведення антикоагулянтної терапії, найважливішим наслідком порушення функції печінки є зменшення синтезу факторів зсідання крові в печінці. Оскільки цей показник відповідає лише одному з п'яти клінічних/біохімічних критеріїв, що становлять класифікацію Чайлд-П'ю, ризик розвитку кровотечі не зовсім чітко корелює з цією класифікацією. Питання лікування таких пацієнтів антикоагулянтами має вирішуватися незалежно від класу за класифікацією Чайлд-Пью. Ксарелто протипоказаний пацієнтам із захворюваннями печінки, що протікають з коагулопатією, що зумовлює клінічно значущий ризик кровотечі. У хворих з цирозом печінки та легким ступенем печінкової недостатності (клас А по Чайлд-П'ю) фармакокінетика ривароксабану лише незначно відрізнялася від відповідних показників у контрольній групі здорових піддослідних (в середньому відзначалося збільшення AUC ривароксабану в 1,2 рази). Значних відмінностей фармакодинамічних властивостей між групами були відсутні. У хворих з цирозом печінки та печінковою недостатністю середнього ступеня тяжкості (клас В по Чайлд-П'ю) середня AUC ривароксабану була значно підвищена (в 2,3 рази) порівняно зі здоровими добровольцями внаслідок значно зниженого кліренсу лікарської речовини, що вказує на серйозне захворювання печінки. . Пригнічення активності фактора Ха було виражено сильніше (2,6 рази), ніж у здорових добровольців. Протромбіновий час також у 2,1 разу перевищував показники у здорових добровольців. За допомогою вимірювання протромбінового часу оцінюється зовнішній шлях коагуляції, що включає фактори згортання VII, X, V, II та I, які синтезуються у печінці. Пацієнти із середньотяжкою печінковою недостатністю більш чутливі до ривароксабану, що є наслідком тіснішого взаємозв'язку фармакодинамічних ефектів та фармакокінетичних параметрів, особливо між концентрацією та протромбіновим часом. Дані щодо пацієнтів із печінковою недостатністю класу С за класифікацією Чайлд-П'ю відсутні. Порушення функції нирок У хворих з нирковою недостатністю спостерігалося збільшення експозиції ривароксабану, обернено пропорційне до ступеня зниження ниркової функції, яка оцінювалася за кліренсом креатиніну. У пацієнтів з нирковою недостатністю при кліренсі креатиніну 80-50 мл/хв, кліренсі креатиніну 49-30 мл/хв та кліренсі креатиніну 29-15 мл/хв спостерігалося 1,4-, 1,5- та 1,6-кратне збільшення концентрацій рівароксабану в плазмі крові (AUC), відповідно, порівняно зі здоровими добровольцями. Відповідне збільшення фармакодинамічних ефектів було більш вираженим. У пацієнтів з кліренсом креатиніну 80-50 мл/хв, кліренсом креатиніну 49-30 мл/хв та кліренсом креатиніну 29-15 мл/хв загальне пригнічення активності фактора Ха збільшувалося в 1,5, 1,9 та 2 рази порівняно зі здоровими добровольцями; протромбіновий час внаслідок дії фактора Xа також збільшувався у 1,3, 2,2 та 2,4 рази, відповідно. Дані про застосування Ксарелто у пацієнтів з кліренсом креатиніну 29-15 мл/хв обмежені, у зв'язку з чим слід бути обережним при застосуванні препарату у даної категорії пацієнтів. Дані про застосування Ксарелто у пацієнтів з кліренсом креатиніну<15 мл/хв відсутні, тому не рекомендується застосовувати препарат у даної категорії пацієнтів.ФармакодинамікаМеханізм дії Рівароксабан - високоселективний прямий інгібітор фактора Ха, що має високу біодоступність при вживанні. Активація фактора Х з утворенням фактора Ха через внутрішній та зовнішній шляхи згортання відіграє центральну роль у коагуляційному каскаді. Фармакодинамічні ефекти У людини спостерігалося дозозалежне пригнічення фактора Ха. Рівароксабан має дозозалежний вплив на протромбіновий час і добре корелює з концентраціями у плазмі (r=0,98), якщо для аналізу використовується набір Neoplastin. При використанні інших реактивів результати відрізнятимуться. Протромбіновий час слід вимірювати в секундах, оскільки МНО (міжнародне нормалізоване відношення) відкалібровано та сертифіковано лише для похідних кумарину та не може застосовуватись для інших антикоагулянтів. У пацієнтів з фібриляцією передсердь неклапанного походження, що приймають ривароксабан для профілактики інсульту та системної тромбоемболії, 5/95-процентили для протромбінового часу (Neoplastin) через 1-4 години після прийому таблетки (тобто на максимумі ефекту) 4 секунд у пацієнтів, які приймають 20 мг один раз на день, та від 10 до 50 секунд у пацієнтів з нирковою недостатністю (кліренс креатиніну 49-30 мл/хв), які приймають 15 мг один раз на день. У пацієнтів, які отримують ривароксабан для лікування та профілактики рецидивів тромбозу глибоких вен (ТГВ) та тромбоемболії легеневої артерії (ТЕЛА), 5/95-процентили для протромбінового часу (Neoplastin) через 2-4 години після прийому таблетки (тобто. ефекту) варіюють від 17 до 32 секунд у пацієнтів, які приймають 15 мг двічі на день, та від 15 до 30 секунд у пацієнтів, які приймають 20 мг один раз на день. Також ривароксабан дозозалежно збільшує активований частковий тромбопластиновий час (АЧТВ) та результат HepTest; однак ці параметри не рекомендується використовувати для оцінки фармакодинамічних ефектів ривароксабану. Також, якщо для цього є клінічне обґрунтування, концентрація ривароксабану може бути виміряна за допомогою каліброваного кількісного анти-фактору тесту Xa.У період лікування Ксарелто проводити моніторинг параметрів зсідання крові не потрібно. У здорових чоловіків та жінок старше 50 років подовження інтервалу QT електрокардіограми під впливом ривароксабану не спостерігалося.Показання до застосуванняпрофілактика інсульту та системної тромбоемболії у пацієнтів з фібриляцією передсердь неклапанного походження; лікування тромбозу глибоких вен та тромбоемболії легеневої артерії та профілактика рецидивів ТГВ та ТЕЛА.Протипоказання до застосуванняпідвищена чутливість до ривароксабану або будь-яких допоміжних речовин, що містяться у таблетці; клінічно значущі активні кровотечі (наприклад, внутрішньочерепний крововилив, шлунково-кишкові кровотечі); пошкодження або стан, пов'язаний з підвищеним ризиком великої кровотечі, наприклад, наявна або недавно перенесена шлунково-кишкова виразка, наявність злоякісних пухлин з високим ризиком кровотечі, недавні травми головного або спинного мозку, операції на головному, спинному мозку або очах, внутрішньочерепний крововилив, діагностований або передбачуваний варикоз вен стравоходу, артеріовенозні мальформації, аневризми судин або патологія судин головного або спинного мозку; супутня терапія будь-якими іншими антикоагулянтами, наприклад, нефракціонованим гепарином, низькомолекулярними гепаринами (еноксапарин, далтепарин та ін.), похідними гепарину (фондапарінукс та ін.), пероральними антикоагулянтами (варфарин, апіксабан, сабран). або на ривароксабан (див. розділ "Спосіб застосування та дози") або при застосуванні нефракціонованого гепарину в дозах, необхідних для забезпечення функціонування центрального венозного або артеріального катетера; захворювання печінки, що протікають з коагулопатією, що обумовлює клінічно значущий ризик кровотеч; вагітність та період грудного вигодовування; дитячий та підлітковий вік до 18 років (ефективність та безпека у пацієнтів даної вікової групи не встановлені); ниркова недостатність (кліренс креатиніну<15 мл/хв) (клінічні дані щодо застосування ривароксабану у даної категорії пацієнтів відсутні); уроджений дефіцит лактази, непереносимість лактози, глюкозо-галактозна мальабсорбція (у зв'язку з наявністю у складі лактози).Вагітність та лактаціяБезпека та ефективність застосування Ксарелто у вагітних жінок не встановлені. Дані, отримані на експериментальних тваринах, показали виражену токсичність ривароксабану для материнського організму, пов'язану з фармакологічною дією препарату (наприклад, ускладнення у формі крововиливів) і що призводить до репродуктивної токсичності. Внаслідок можливого ризику розвитку кровотечі та здатності проникати через плаценту Ксарелто протипоказаний при вагітності. Жінкам із збереженою репродуктивною здатністю слід використовувати ефективні методи контрацепції під час лікування Ксарелто. Дані про застосування Ксарелто для лікування жінок у період грудного вигодовування відсутні. Дані, отримані на експериментальних тваринах, показують, що ривароксабан виділяється з грудним молоком. Ксарелто може застосовуватися лише після відміни грудного вигодовування. Дослідження показали, що ривароксабан не впливає на чоловічу та жіночу фертильність у щурів. Досліджень впливу ривароксабану на фертильність у людини не проводилося.Побічна діяБезпеку Ксарелто оцінювали в чотирьох дослідженнях III фази за участю 6097 пацієнтів, які перенесли велику ортопедичну операцію на нижніх кінцівках (тотальне ендопротезування колінного або тазостегнового суглоба) і 3997 пацієнтів, госпіталізованих за медичними показаннями, що отримували лікування. трьох дослідженнях III фази лікування венозної тромбоемболії, що включали 4556 пацієнтів, які отримували або по 15 мг Ксарелто двічі на день протягом 3 тижнів, після чого слідувала доза 20 мг один раз на день або по 20 мг один раз на день до 21 місяця. Крім того, з двох досліджень III фази, що включали 7750 пацієнтів, були отримані дані щодо безпеки застосування препарату у пацієнтів з фібриляцією передсердь неклапанного походження, які отримували принаймні одну дозу Ксарелто протягом періоду до 41 місяця, а також 10225 пацієнтів з ГКС, які отримали принаймні одну дозу 2,5 мг (двічі на день) або 5 мг (двічі на день) Ксарелто на додаток до терапії ацетилсаліцилової кислоти або ацетилсаліцилової кислоти з клопідогрелом або тіклопідином, тривалість лікування до 31 місяця. З огляду на механізм дії застосування Ксарелто може супроводжуватися підвищеним ризиком прихованої або явної кровотечі з будь-яких органів і тканин, що може призводити до постгеморагічної анемії.Ризик розвитку кровотеч може збільшуватися у пацієнтів з неконтрольованою артеріальною гіпертензією та/або при сумісному застосуванні з препаратами, що впливають на гемостаз. Ознаки, симптоми та ступінь тяжкості (включаючи можливий летальний кінець) варіюються залежно від локалізації, інтенсивності або тривалості кровотечі та/або анемії. Геморагічні ускладнення можуть виявлятися слабкістю, блідістю, запамороченням, головним болем, задишкою, а також збільшенням кінцівки в обсязі або шоком, які неможливо пояснити іншими причинами. У деяких випадках внаслідок анемії розвивалися симптоми ішемії міокарда, такі як біль у грудях та стенокардія.інтенсивності або тривалості кровотечі та/або анемії. Геморагічні ускладнення можуть виявлятися слабкістю, блідістю, запамороченням, головним болем, задишкою, а також збільшенням кінцівки в обсязі або шоком, які неможливо пояснити іншими причинами. У деяких випадках внаслідок анемії розвивалися симптоми ішемії міокарда, такі як біль у грудях та стенокардія.інтенсивності або тривалості кровотечі та/або анемії. Геморагічні ускладнення можуть виявлятися слабкістю, блідістю, запамороченням, головним болем, задишкою, а також збільшенням кінцівки в обсязі або шоком, які неможливо пояснити іншими причинами. У деяких випадках внаслідок анемії розвивалися симптоми ішемії міокарда, такі як біль у грудях та стенокардія. При застосуванні Ксарелто реєструвалися і такі відомі ускладнення, вторинні стосовно важких кровотеч, як компартмент-синдром та ниркова недостатність внаслідок гіпоперфузії. Таким чином, слід враховувати можливість кровотечі в оцінці стану будь-якого пацієнта, який отримує антикоагулянти.Взаємодія з лікарськими засобамиФармакокінетичні взаємодії Виведення ривароксабану здійснюється головним чином за допомогою метаболізму в печінці, опосередкованого системою цитохрому Р450 (CYP3A4, CYP2J2), а також - шляхом ниркової екскреції незміненої лікарської речовини з використанням систем переносників P-gp/Bcrp (Р-глікопротеїну/ . Рівароксабан не пригнічує та не індукує ізофермент CYP3A4 та інші важливі ізоформи цитохрому. Одночасне застосування Ксарелто та потужних інгібіторів ізоферменту CYP3A4 та Р-глікопротеїну може призвести до зниження ниркового та печінкового кліренсу ривароксабану і, таким чином, значно збільшити його системний вплив. Спільне застосування Ксарелто та азолового протигрибкового засобу кетоконазолу (400 мг 1 раз на добу), що є потужним інгібітором CYP3A4 та Р-глікопротеїну, призводило до підвищення середньої рівноважної AUC ривароксабана в 2,6 рази та 1 супроводжувалося значним посиленням фармакодинамічної дії препарату. Спільне призначення Ксарелто та інгібітора протеази ВІЛ ритонавіру (600 мг 2 рази на добу), що є потужним інгібітором CYP3A4 та Р-глікопротеїну, призводило до збільшення середньої рівноважної AUC ривароксабана в 2,5 рази, супроводжувалося значним посиленням фармакодинамічної дії препарату. У зв'язку з цим Ксарелто не рекомендується застосовувати у пацієнтів, які отримують системне лікування протигрибковими препаратами азолової групи або інгібіторами протеази ВІЛ. Кларитроміцин (500 мг 2 рази на добу), потужний інгібітор ізоферменту CYP3A4 та помірний інгібітор Р-глікопротеїну, викликав збільшення значень AUC у 1,5 раза та Стах ривароксабану в 1,4 раза. Це збільшення має порядок нормальної мінливості AUC та Стах і вважається клінічно незначущим. Еритроміцин (500 мг 3 рази на добу), помірний інгібітор ізоферменту CYP3A4 та Р-глікопротеїну, викликав збільшення значень AUC та Стах ривароксабану в 1,3 раза. Це збільшення має порядок нормальної мінливості AUC та Стах і вважається клінічно незначущим. У пацієнтів з нирковою недостатністю (кліренс креатиніну<80-50 мл/хв) еритроміцин (500 мг 3 рази на добу) спричиняв збільшення значень AUC ривароксабану в 1,8 раза та Стах у 1,6 рази порівняно з пацієнтами з нормальною функцією нирок , які не отримували супутньої терапії У пацієнтів з нирковою недостатністю (кліренс креатиніну 49-30 мл/хв) еритроміцин викликав збільшення значень AUC ривароксабану в 2,0 рази та Сmах у 1,6 рази порівняно з пацієнтами з нормальною функцією нирок, які не отримували супутньої терапії. Флуконазол (400 мг один раз на добу), помірний інгібітор ізоферменту CYP3A4, викликав збільшення середньої AUC ривароксабану в 1,4 рази та збільшення середньої Сmах в 1,3 рази. Це збільшення має порядок нормальної мінливості AUC та Стах і вважається клінічно незначущим. Слід уникати одночасного застосування ривароксабану з дронедароном через обмеженість клінічних даних про спільне застосування. Спільне застосування Ксарелто та рифампіцину, що є сильним індуктором CYP3A4 та Р-глікопротеїну, призводило до зниження середньої AUC ривароксабану приблизно на 50 % та паралельному зменшенню його фармакодинамічних ефектів. Спільне застосування ривароксабану з іншими сильними індукторами CYP3A4 (наприклад, фенітоїном, карбамазепіном, фенобарбіталом або препаратами звіробою продірявленого) також може призвести до зниження концентрацій ривароксабану в плазмі. Зменшення концентрацій ривароксабану в плазмі визнано клінічно незначущим. Сильні індуктори CYP3A4 слід застосовувати з обережністю. Фармакодинамічні взаємодії Після одночасного застосування еноксапарину натрію (одноразова доза 40 мг) та Ксарелто (одноразова доза 10 мг) спостерігався сумаційний ефект щодо активності антифактору Ха, який не супроводжувався додатковими сумаційними ефектами щодо проб на згортання крові (протромбіновий час, АЧТВ). Еноксапарин натрію не змінював фармакокінетику ривароксабану. У зв'язку з підвищеним ризиком кровотечі необхідно бути обережними при спільному застосуванні з будь-якими іншими антикоагулянтами. Не виявлено фармакокінетичної взаємодії між Ксарелто (15 мг) та клопідогрелем (навантажувальна доза 300 мг з подальшим призначенням підтримуючої дози 75 мг), але у підгрупі пацієнтів виявлено значне збільшення часу кровотечі, що не корелювало зі ступенем агрегації тромсецитів. IIIa-рецепторів. Після спільного застосування Ксарелто (15 мг) та напроксену в дозі 500 мг клінічно значущого збільшення часу кровотечі не спостерігалося. Тим не менш, у окремих осіб можлива більш виражена фармакодинамічна відповідь. Необхідно бути обережними при сумісному застосуванні Ксарелто з НПЗП (включаючи ацетилсаліцилову кислоту) та інгібіторами агрегації тромбоцитів, оскільки застосування цих препаратів зазвичай підвищує ризик кровотечі. Перехід пацієнтів з варфарину (МНО від 2,0 до 3,0) на Ксарелто (20 мг) або з Ксарелто (20 мг) на варфарин (МНО від 2,0 до 3,0) збільшував протромбіновий час/МНО (Неопластин) в більшою мірою, ніж цього можна було б очікувати при простому підсумовуванні ефектів (окремі значення МНО можуть досягати 12), тоді як вплив на АЧТВ, пригнічення активності фактора Ха та ендогенний потенціал тромбіну було адитивним. У разі необхідності дослідження фармакодинамічних ефектів Ксарелто під час перехідного періоду, як необхідні тести, на які не впливає варфарин, можна використовувати визначення активності анти-Ха, PiCT і HepTest. Починаючи з 4-го дня після припинення застосування варфарину всі результати аналізів (у тому числі ПВ, АЧТВ, інгібування активності фактора Ха та на ЕПТ (ендогенний потенціал тромбіну)) відображають лише вплив Ксарелто. У разі необхідності дослідження фармакодинамічних ефектів варфарину під час перехідного періоду, може бути використаний вимір величини МНО при Спроміж. ривароксабана (через 24 години після попереднього прийому ривароксабана), оскільки ривароксабан має мінімальний ефект на цей показник у цей період. Між варфарином та Ксарелто не було зареєстровано жодних фармакокінетичних взаємодій. Лікарська взаємодія Ксарелто з антагоністом вітаміну К (АВК) феніндіоном не вивчалася. Рекомендується при можливості уникати переведення пацієнтів з терапії Ксарелто на терапію АВК феніндіоном і навпаки. Є обмежений досвід переведення пацієнтів з терапії АВК аценокумаролом на Ксарелто. Якщо виникає необхідність перевести пацієнта з терапії Ксарелто на терапію АВК феніндіоном або аценокумаролом, слід дотримуватися особливої обережності, щоденний контроль фармакодинамічної дії препаратів (МНО, протромбіновий час) повинен проводитися безпосередньо перед прийомом наступної дози Ксарелто. Якщо виникає необхідність перевести пацієнта з терапії АВК феніндіоном або аценокумаролом на терапію Ксарелто, слід дотримуватися особливої обережності, контроль фармакодинамічної дії препаратів при цьому не потрібно. Несумісність Невідома. Взаємодії не виявлено Жодних фармакокінетичних взаємодій між ривароксабаном та мідазоламом (субстрат CYP3A4), дигоксином (субстрат Р-глікопротеїну) або аторвастатином (субстрат CYP3A4 та Р-глікопротеїну) не виявлено. Спільне застосування з інгібітором протонної помпи омепразолом, антагоністом Н2-рецепторів ранітидином, антацидами алюмінію гідроксидом/магнію гідроксидом, напроксеном, клопідогрелем або еноксапарином не впливає на біодоступність та фармакокінетів. Не спостерігалося жодних клінічно значущих фармакокінетичних або фармакодинамічних взаємодій при сумісному застосуванні Ксарелто та 500 мг ацетилсаліцилової кислоти. Вплив на лабораторні параметри Препарат Ксарелто впливає на показники згортання крові (ПВ, АЧТВ, HepTest) у зв'язку зі своїм механізмом дії.Спосіб застосування та дозиВсередину. Ксарелто 15 мг та 20 мг слід приймати під час їжі. Якщо пацієнт не здатний проковтнути таблетку повністю, таблетка Ксарелто може бути подрібнена та змішана з водою або рідким харчуванням, наприклад, яблучним пюре безпосередньо перед прийомом. Після прийому подрібненої таблетки Ксарелто 15 мг або 20 мг необхідно негайно здійснити їжу. Подрібнена пігулка Ксарелто може бути введена через шлунковий зонд. Положення зонда в шлунково-кишковому тракті необхідно додатково узгодити з лікарем перед прийомом Ксарелто. Подрібнену таблетку слід вводити через шлунковий зонд у невеликій кількості води, після чого необхідно ввести невелику кількість води, щоб змити залишки препарату зі стінок зонда. Після прийому подрібненої таблетки Ксарелто 15 мг або 20 мг необхідно негайно здійснити прийом ентерального харчування. Профілактика інсульту та системної тромбоемболії у пацієнтів з фібриляцією передсердь неклапанного походження Рекомендована доза становить 20 мг один раз на день. Для пацієнтів з порушенням функції нирок (кліренс креатиніну 49-30 мл/хв) рекомендована доза становить 15 мг один раз на день. Рекомендована максимальна добова доза становить 20 мг. Тривалість лікування: терапія Ксарелто повинна розглядатися як довготривале лікування, що проводиться доти, доки користь від лікування перевищує ризик можливих ускладнень. Дії під час пропуску прийому дози Якщо прийом чергової дози пропущений, пацієнт повинен негайно прийняти Ксарелто і наступного дня продовжувати регулярний прийом препарату відповідно до рекомендованого режиму. Не слід подвоювати прийняту дозу для компенсації раніше пропущеної. Лікування ТГВ та ТЕЛА та профілактика рецидивів ТГВ та ТЕЛА Рекомендована початкова доза при лікуванні гострого ТГВ або ТЕЛА становить 15 мг 2 рази на день протягом перших 3 тижнів з наступним переходом на дозу 20 мг один раз на день для подальшого лікування та профілактики рецидивів ТГВ та ТЕЛА. Максимальна добова доза становить 30 мг протягом перших 3 тижнів лікування та 20 мг при подальшому лікуванні. Тривалість лікування визначається індивідуально після ретельного зважування користі лікування проти ризику кровотечі. Мінімальна тривалість курсу лікування (не менше 3 місяців) повинна ґрунтуватися на оцінці щодо оборотних факторів ризику (тобто попереднє хірургічне втручання, травма, період іммобілізації). Рішення про продовження курсу лікування більш тривалий час ґрунтується на оцінці, що стосується постійних факторів ризику, або у разі розвитку ідіопатичного ТГВ або ТЕЛА. Дії під час пропуску прийому дози Важливо дотримуватись встановленого режиму дозування. Якщо прийом чергової дози пропущений при дозуванні 15 мг двічі на день, пацієнт повинен негайно прийняти Ксарелто для досягнення добової дози 30 мг. Таким чином, дві таблетки 15 мг можуть бути прийняті в один прийом. Наступного дня пацієнт повинен продовжувати регулярний прийом препарату відповідно до рекомендованого режиму. Якщо прийом чергової дози пропущений при дозуванні 20 мг один раз на день, пацієнт повинен негайно прийняти Ксарелто і наступного дня продовжувати регулярний прийом препарату відповідно до рекомендованого режиму. Окремі групи пацієнтів Корекція дози в залежності від віку пацієнта (старше 65 років), статі, маси тіла або етнічної приналежності не потрібна. Пацієнти з порушенням функції печінки Ксарелто протипоказаний пацієнтам із захворюваннями печінки, що супроводжуються коагулопатією, що обумовлює клінічно значущий ризик кровотеч. Пацієнтам з іншими захворюваннями печінки зміни дозування не потрібні. Наявні обмежені клінічні дані, отримані у пацієнтів із середньотяжкою печінковою недостатністю (клас В за класифікацією Чайлд-Пью), вказують на значне посилення фармакологічної активності препарату. У пацієнтів з тяжкою печінковою недостатністю (клас З класифікації Чайлд-П'ю) клінічні дані відсутні. Пацієнти з порушенням функції нирок При призначенні Ксарелто пацієнтам з нирковою недостатністю (кліренс креатиніну 80-50 мл/хв) корекція дози не потрібна. При профілактиці інсульту та системної тромбоемболії у пацієнтів з фібриляцією передсердь неклапанного походження з нирковою недостатністю (кліренс креатиніну 49-30 мл/хв) рекомендована доза становить 15 мг один раз на день. При лікуванні ТГВ та ТЕЛА та профілактиці рецидивів ТГВ та ТЕЛА у пацієнтів з нирковою недостатністю (кліренс креатиніну 49-30 мл/хв) корекції дози не потрібне. Наявні обмежені клінічні дані демонструють значне підвищення концентрацій ривароксабану у пацієнтів з нирковою недостатністю (кліренс креатиніну 29-15 мл/хв). Для лікування цієї категорії пацієнтів Ксарелто слід застосовувати з обережністю. Застосування Ксарелто не рекомендується у пацієнтів із кліренсом креатиніну > 15 мл/хв. Перехід з антагоністів вітаміну K (АВК) на Ксарелто При профілактиці інсульту та системної тромбоемболії слід припинити лікування АВК та розпочати лікування Ксарелто при величині МНО > 3,0. При ТГВ та ТЕЛА слід припинити лікування АВК та розпочати лікування Ксарелто при величині МНО менше 2,5. При переході пацієнтів з АВК на Ксарелто після прийому Ксарелто значення МНО будуть помилково завищеними. МНО не підходить для визначення антикоагулянтної активності Ксарелто і тому не повинно використовуватися з цією метою (див. "Взаємодія з іншими лікарськими засобами та інші форми взаємодії"). Перехід із Ксарелто на антагоністи вітаміну К (АВК) Існує можливість виникнення недостатнього антикоагулянтного ефекту при переході з Ксарелто на АВК. У зв'язку з цим необхідно забезпечити достатній безперервний антикоагулянтний ефект під час подібного переходу за допомогою альтернативних антикоагулянтів. Слід зазначити, що Ксарелто сприятиме підвищенню МНО. Пацієнтам, які перейшли з Ксарелто на АВК, слід одночасно приймати АВК, доки МНО не досягне >2,0. Протягом перших двох днів перехідного періоду повинна застосовуватися стандартна доза АВК з наступною дозою АВК, яка визначається залежно від величини МНО. Таким чином, під час одночасного застосування Ксарелто та АВК МНО має визначатися не раніше ніж через 24 години після попереднього прийому, але до прийому наступної дози Ксарелто.Після припинення застосування Ксарелто значення МНО може бути визначено через 24 години після прийому останньої дози. Перехід із парентеральних антикоагулянтів на Ксарелто У пацієнтів, які отримують парентеральні антикоагулянти, застосування Ксарелто слід починати за 0-2 години до наступного планового парентерального введення препарату (наприклад, низькомолекулярного гепарину) або в момент припинення безперервного парентерального введення препарату (наприклад, внутрішньовенного введення нефракціонованого гепарину). Перехід із Ксарелто на парентеральні антикоагулянти Слід відмінити Ксарелто та ввести першу дозу парентерального антикоагулянту у той момент, коли потрібно було прийняти наступну дозу Ксарелто. Кардіоверсія при профілактиці інсульту та системної тромбоемболії Лікування препаратом Ксарелто може бути розпочато або продовжено у пацієнтів, яким може знадобитися кардіоверсія. При кардіоверсії під контролем надхарчової ехокардіографії (ЧПЕхо-КГ) у пацієнтів, які раніше не отримували антикоагулянтної терапії, для забезпечення адекватної антикоагуляції лікування Ксарелто має починатися щонайменше за 4 години до кардіоверсії.ПередозуванняБули зареєстровані рідкісні випадки передозування при прийомі ривароксабану до 600 мг без кровотеч або інших несприятливих реакцій. У зв'язку з обмеженим всмоктуванням очікується розвиток низькорівневого плато концентрації препарату без подальшого збільшення його середньої концентрації у плазмі при застосуванні доз, що перевищують терапевтичні, рівних 50 мг та вище. Специфічний антидот рівароксабану невідомий. У разі передозування для зниження всмоктування ривароксабану можна використовувати активоване вугілля. Враховуючи інтенсивне зв'язування з білками плазми, очікується, що ривароксабан не буде виводитися при проведенні діалізу. Лікування кровотеч Якщо у пацієнта, який отримує ривароксабан, виникло ускладнення у вигляді кровотечі, наступний прийом препарату слід відкласти або, при необхідності, відмінити лікування цим препаратом. Період напіввиведення ривароксабану становить приблизно 5-13 годин. Лікування має бути індивідуальним залежно від тяжкості та локалізації кровотечі. При необхідності можна використовувати відповідне симптоматичне лікування, таке як механічна компресія (наприклад, при важких носових кровотечах), хірургічний гемостаз з оцінкою його ефективності, інфузійна терапія та гемодинамічна підтримка, застосування препаратів крові (еритроцитарної маси або свіжозамороженої плазми, анемія або коагулопатія) або тромбоцитів. Якщо перераховані вище заходи не призводять до усунення кровотечі, можуть бути призначені специфічні прокоагулянтні препарати зворотної дії, такі як фактори згортання крові II, VII, IX і X у комбінації [Протромбіновий комплекс], антиінгібіторний коагулянтний комплекс або ептаког альфа [активований]. Однак у цей час досвід застосування цих препаратів у пацієнтів, які отримують Ксарелто, дуже обмежений. Очікується, що протаміну сульфат і вітамін К не впливають на протизгортальну активність ривароксабану. Є обмежений досвід застосування транексамової кислоти та відсутній досвід застосування амінокапронової кислоти та апротиніну у пацієнтів, які отримують Ксарелто. Наукове обґрунтування доцільності або досвід використання системного гемостатичного препарату десмопресин у пацієнтів, які отримують Ксарелто, немає.Умови відпустки з аптекЗа рецептомВідео на цю тему
1 341,00 грн
1 311,00 грн
Склад, форма випуску та упаковкаОдна пігулка покрита плівковою оболонкою, містить: Активна речовина: ривароксабан мікронізований 15 мг, допоміжні речовини: целюлоза мікрокристалічна – 37,50 мг; кроскармелоза натрію - 3,00 мг, гіпромелоза 5сР - 3,00 мг; лактози моногідрат -25,40 мг; магнію стеарат – 0,60 мг, натрію лаурилсульфат – 0,50 мг; оболонка: заліза оксид червоний – 0,150 мг; гіпромелоза 15сР - 1,50 мг, макрогол 3350 – 0,50 мг; титану діоксид – 0,350 мг. По 14 або 10 таблеток у блістери Ал/1111 або Ал/ПВХ-ПВДХ. По 1, 2 або 3 блістери по 14 таблеток або по 10 блістерів по 10 таблеток разом з інструкцією із застосування в картонну пачку.Опис лікарської формиТаблетки 15 мг: круглі двоопуклі таблетки рожево-коричневого кольору, покриті плівковою оболонкою; методом видавлювання нанесено гравіювання: з одного боку - трикутник з позначенням дозування «15», з іншого - фірмовий байєровский хрест. Вид пігулки на зламі: однорідна маса білого кольору, оточена оболонкою рожево-коричневого кольору.Фармакотерапевтична групаПрямі інгібітори фактора Ха.ФармакокінетикаВсмоктування та біодоступність Абсолютна біодоступність ривароксабану після прийому дози 10 мг висока (80-100%). Рівароксабан швидко всмоктується; максимальна концентрація досягається через 2-4 години після прийому таблетки. При прийомі ривароксабану в дозі 10 мг з їжею не відмічено зміни AUC (площа під кривою «концентрація – час») та Сmах (максимальна концентрація). Фармакокінетика рівароксабану характеризується помірною індивідуальною мінливістю; індивідуальна мінливість (варіаційний коефіцієнт) становить від 30 до 40%. У зв'язку зі зниженим ступенем всмоктування при прийомі 20 мг натще спостерігалася біодоступність 66%. При прийомі Ксарелто 20 мг під час їжі відзначалося збільшення середньої AUC на 39% порівняно з прийомом натще, показуючи практично повне всмоктування та високу біодоступність. Всмоктування ривароксабану залежить від місця вивільнення у шлунково-кишковому тракті (ШКТ). Зниження в 29% і 56% в AUC і Cmax, відповідно, порівняно з прийомом цілої таблетки, спостерігалося, коли гранулят ривароксабана вивільнявся в дистальному відділі тонкої кишки або висхідної ободової кишки. Слід уникати введення ривароксабану в шлунково-кишковий тракт дистальніше за шлунок, оскільки це може спричинити зниження всмоктування і, відповідно, експозиції препарату. У дослідженні оцінювалася біодоступність (AUC і Cmax) 20 мг ривароксабана, прийнятого внутрішньо у вигляді подрібненої таблетки у суміші з яблучним пюре або суспендованої у воді, а також введеної через шлунковий зонд з наступним прийомом рідкого харчування, порівняно з прийомом цілої таблетки.Результати продемонстрували передбачуваний дозозалежний фармакокінетичний профіль ривароксабану, при цьому біодоступність при зазначеному вище прийомі відповідала такою при прийомі нижчих доз ривароксабану. Розподіл В організмі людини більша частина ривароксабану (92-95%) пов'язується з білками плазми, основним зв'язуючим компонентом є сироватковий альбумін. Об'єм розподілу – помірний, Vss становить приблизно 50 л. Метаболізм та виведення При внутрішньому прийомі приблизно 2/3 від призначеної дози ривароксабана піддаються метаболізму і надалі виводяться рівними частинами із сечею і через кишечник. 1/3 дози, що залишилася, виводиться за допомогою прямої ниркової екскреції в незміненому вигляді, головним чином, за рахунок активної ниркової секреції. Рівароксабан метаболізується за допомогою ізоферментів CYP3A4, CYP2J2, а також за допомогою механізмів, незалежних від системи цитохромів. Основними ділянками біотрансформації є окислення морфолінової групи та гідроліз амідних зв'язків. Згідно з даними, отриманими in vitro, ривароксабан є субстратом для білків-переносників Р-gp (Р-глікопротеїну) та Bcrp (білка стійкості раку молочної залози). Незмінений ривароксабан є єдиною активною сполукою в людській плазмі, основні або активні циркулюючі метаболіти у плазмі не виявлені. Рівароксабан, системний кліренс якого становить приблизно 10 л/год, можна віднести до лікарських речовин з низьким кліренсом. При виведенні ривароксабану з плазми кінцевий період напіввиведення становить від 5 до 9 годин у молодих пацієнтів та від 11 до 13 годин у літніх пацієнтів. Стать/літній вік (старше 65 років) У пацієнтів похилого віку концентрації ривароксабану в плазмі крові вище, ніж у молодих пацієнтів; середнє значення AUC приблизно в 1,5 рази перевищує відповідні значення у молодих пацієнтів, головним чином, внаслідок зниження загального та ниркового кліренсу. У чоловіків та жінок клінічно значимих відмінностей фармакокінетики не виявлено. Маса тіла Занадто мала або велика маса тіла (менше 50 кг і більше 120 кг) лише незначно впливає на концентрацію ривароксабану в плазмі (відмінність становить менше 25%). Дитячий вік Дані щодо цієї вікової категорії відсутні. Міжетнічні відмінності Клінічно значимих відмінностей фармакокінетики та фармакодинаміки у пацієнтів європеоїдної, афроамериканської, латиноамериканської, японської чи китайської етнічної приналежності не спостерігалося. Порушення функції печінки Вплив печінкової недостатності на фармакокінетику ривароксабану вивчався у хворих, розподілених відповідно до класифікації Чайлд-П'ю (відповідно до стандартних процедур у клінічних дослідженнях). Класифікація Чайлд-П'ю дозволяє оцінити прогноз хронічних захворювань печінки, головним чином цирозу. У пацієнтів, яким планується проведення антикоагулянтної терапії, найважливішим наслідком порушення функції печінки є зменшення синтезу факторів зсідання крові в печінці. Оскільки цей показник відповідає лише одному з п'яти клінічних/біохімічних критеріїв, що становлять класифікацію Чайлд-П'ю, ризик розвитку кровотечі не зовсім чітко корелює з цією класифікацією. Питання лікування таких пацієнтів антикоагулянтами має вирішуватися незалежно від класу за класифікацією Чайлд-Пью. Ксарелто протипоказаний пацієнтам із захворюваннями печінки, що протікають з коагулопатією, що зумовлює клінічно значущий ризик кровотечі. У хворих з цирозом печінки та легким ступенем печінкової недостатності (клас А по Чайлд-П'ю) фармакокінетика ривароксабану лише незначно відрізнялася від відповідних показників у контрольній групі здорових піддослідних (в середньому відзначалося збільшення AUC ривароксабану в 1,2 рази). Значних відмінностей фармакодинамічних властивостей між групами були відсутні. У хворих з цирозом печінки та печінковою недостатністю середнього ступеня тяжкості (клас В по Чайлд-П'ю) середня AUC ривароксабану була значно підвищена (в 2,3 рази) порівняно зі здоровими добровольцями внаслідок значно зниженого кліренсу лікарської речовини, що вказує на серйозне захворювання печінки. . Пригнічення активності фактора Ха було виражено сильніше (2,6 рази), ніж у здорових добровольців. Протромбіновий час також у 2,1 разу перевищував показники у здорових добровольців. За допомогою вимірювання протромбінового часу оцінюється зовнішній шлях коагуляції, що включає фактори згортання VII, X, V, II та I, які синтезуються у печінці. Пацієнти із середньотяжкою печінковою недостатністю більш чутливі до ривароксабану, що є наслідком тіснішого взаємозв'язку фармакодинамічних ефектів та фармакокінетичних параметрів, особливо між концентрацією та протромбіновим часом. Дані щодо пацієнтів із печінковою недостатністю класу С за класифікацією Чайлд-П'ю відсутні. Порушення функції нирок У хворих з нирковою недостатністю спостерігалося збільшення експозиції ривароксабану, обернено пропорційне до ступеня зниження ниркової функції, яка оцінювалася за кліренсом креатиніну. У пацієнтів з нирковою недостатністю при кліренсі креатиніну 80-50 мл/хв, кліренсі креатиніну 49-30 мл/хв та кліренсі креатиніну 29-15 мл/хв спостерігалося 1,4-, 1,5- та 1,6-кратне збільшення концентрацій рівароксабану в плазмі крові (AUC), відповідно, порівняно зі здоровими добровольцями. Відповідне збільшення фармакодинамічних ефектів було більш вираженим. У пацієнтів з кліренсом креатиніну 80-50 мл/хв, кліренсом креатиніну 49-30 мл/хв та кліренсом креатиніну 29-15 мл/хв загальне пригнічення активності фактора Ха збільшувалося в 1,5, 1,9 та 2 рази порівняно зі здоровими добровольцями; протромбіновий час внаслідок дії фактора Xа також збільшувався у 1,3, 2,2 та 2,4 рази, відповідно. Дані про застосування Ксарелто у пацієнтів з кліренсом креатиніну 29-15 мл/хв обмежені, у зв'язку з чим слід бути обережним при застосуванні препарату у даної категорії пацієнтів. Дані про застосування Ксарелто у пацієнтів з кліренсом креатиніну<15 мл/хв відсутні, тому не рекомендується застосовувати препарат у даної категорії пацієнтів.ФармакодинамікаМеханізм дії Рівароксабан - високоселективний прямий інгібітор фактора Ха, що має високу біодоступність при вживанні. Активація фактора Х з утворенням фактора Ха через внутрішній та зовнішній шляхи згортання відіграє центральну роль у коагуляційному каскаді. Фармакодинамічні ефекти У людини спостерігалося дозозалежне пригнічення фактора Ха. Рівароксабан має дозозалежний вплив на протромбіновий час і добре корелює з концентраціями у плазмі (r=0,98), якщо для аналізу використовується набір Neoplastin. При використанні інших реактивів результати відрізнятимуться. Протромбіновий час слід вимірювати в секундах, оскільки МНО (міжнародне нормалізоване відношення) відкалібровано та сертифіковано лише для похідних кумарину та не може застосовуватись для інших антикоагулянтів. У пацієнтів з фібриляцією передсердь неклапанного походження, що приймають ривароксабан для профілактики інсульту та системної тромбоемболії, 5/95-процентили для протромбінового часу (Neoplastin) через 1-4 години після прийому таблетки (тобто на максимумі ефекту) 4 секунд у пацієнтів, які приймають 20 мг один раз на день, та від 10 до 50 секунд у пацієнтів з нирковою недостатністю (кліренс креатиніну 49-30 мл/хв), які приймають 15 мг один раз на день. У пацієнтів, які отримують ривароксабан для лікування та профілактики рецидивів тромбозу глибоких вен (ТГВ) та тромбоемболії легеневої артерії (ТЕЛА), 5/95-процентили для протромбінового часу (Neoplastin) через 2-4 години після прийому таблетки (тобто. ефекту) варіюють від 17 до 32 секунд у пацієнтів, які приймають 15 мг двічі на день, та від 15 до 30 секунд у пацієнтів, які приймають 20 мг один раз на день. Також ривароксабан дозозалежно збільшує активований частковий тромбопластиновий час (АЧТВ) та результат HepTest; однак ці параметри не рекомендується використовувати для оцінки фармакодинамічних ефектів ривароксабану. Також, якщо для цього є клінічне обґрунтування, концентрація ривароксабану може бути виміряна за допомогою каліброваного кількісного анти-фактору тесту Xa.У період лікування Ксарелто проводити моніторинг параметрів зсідання крові не потрібно. У здорових чоловіків та жінок старше 50 років подовження інтервалу QT електрокардіограми під впливом ривароксабану не спостерігалося.Показання до застосуванняпрофілактика інсульту та системної тромбоемболії у пацієнтів з фібриляцією передсердь неклапанного походження; лікування тромбозу глибоких вен та тромбоемболії легеневої артерії та профілактика рецидивів ТГВ та ТЕЛА.Протипоказання до застосуванняпідвищена чутливість до ривароксабану або будь-яких допоміжних речовин, що містяться у таблетці; клінічно значущі активні кровотечі (наприклад, внутрішньочерепний крововилив, шлунково-кишкові кровотечі); пошкодження або стан, пов'язаний з підвищеним ризиком великої кровотечі, наприклад, наявна або недавно перенесена шлунково-кишкова виразка, наявність злоякісних пухлин з високим ризиком кровотечі, недавні травми головного або спинного мозку, операції на головному, спинному мозку або очах, внутрішньочерепний крововилив, діагностований або передбачуваний варикоз вен стравоходу, артеріовенозні мальформації, аневризми судин або патологія судин головного або спинного мозку; супутня терапія будь-якими іншими антикоагулянтами, наприклад, нефракціонованим гепарином, низькомолекулярними гепаринами (еноксапарин, далтепарин та ін.), похідними гепарину (фондапарінукс та ін.), пероральними антикоагулянтами (варфарин, апіксабан, сабран). або на ривароксабан (див. розділ "Спосіб застосування та дози") або при застосуванні нефракціонованого гепарину в дозах, необхідних для забезпечення функціонування центрального венозного або артеріального катетера; захворювання печінки, що протікають з коагулопатією, що обумовлює клінічно значущий ризик кровотеч; вагітність та період грудного вигодовування; дитячий та підлітковий вік до 18 років (ефективність та безпека у пацієнтів даної вікової групи не встановлені); ниркова недостатність (кліренс креатиніну<15 мл/хв) (клінічні дані щодо застосування ривароксабану у даної категорії пацієнтів відсутні); уроджений дефіцит лактази, непереносимість лактози, глюкозо-галактозна мальабсорбція (у зв'язку з наявністю у складі лактози).Вагітність та лактаціяБезпека та ефективність застосування Ксарелто у вагітних жінок не встановлені. Дані, отримані на експериментальних тваринах, показали виражену токсичність ривароксабану для материнського організму, пов'язану з фармакологічною дією препарату (наприклад, ускладнення у формі крововиливів) і що призводить до репродуктивної токсичності. Внаслідок можливого ризику розвитку кровотечі та здатності проникати через плаценту Ксарелто протипоказаний при вагітності. Жінкам із збереженою репродуктивною здатністю слід використовувати ефективні методи контрацепції під час лікування Ксарелто. Дані про застосування Ксарелто для лікування жінок у період грудного вигодовування відсутні. Дані, отримані на експериментальних тваринах, показують, що ривароксабан виділяється з грудним молоком. Ксарелто може застосовуватися лише після відміни грудного вигодовування. Дослідження показали, що ривароксабан не впливає на чоловічу та жіночу фертильність у щурів. Досліджень впливу ривароксабану на фертильність у людини не проводилося.Побічна діяБезпеку Ксарелто оцінювали в чотирьох дослідженнях III фази за участю 6097 пацієнтів, які перенесли велику ортопедичну операцію на нижніх кінцівках (тотальне ендопротезування колінного або тазостегнового суглоба) і 3997 пацієнтів, госпіталізованих за медичними показаннями, що отримували лікування Ксарелто трьох дослідженнях III фази лікування венозної тромбоемболії, що включали 4556 пацієнтів, які отримували або по 15 мг Ксарелто двічі на день протягом 3 тижнів, після чого слідувала доза 20 мг один раз на день або по 20 мг один раз на день до 21 місяця. Крім того, з двох досліджень III фази, що включали 7750 пацієнтів, були отримані дані щодо безпеки застосування препарату у пацієнтів з фібриляцією передсердь неклапанного походження, які отримували принаймні одну дозу Ксарелто протягом періоду до 41 місяця, а також 10225 пацієнтів з ГКС, які отримали принаймні одну дозу 2,5 мг (двічі на день) або 5 мг (двічі на день) Ксарелто на додаток до терапії ацетилсаліцилової кислоти або ацетилсаліцилової кислоти з клопідогрелом або тіклопідином, тривалість лікування до 31 місяця. З огляду на механізм дії застосування Ксарелто може супроводжуватися підвищеним ризиком прихованої або явної кровотечі з будь-яких органів і тканин, що може призводити до постгеморагічної анемії.Ризик розвитку кровотеч може збільшуватися у пацієнтів з неконтрольованою артеріальною гіпертензією та/або при сумісному застосуванні з препаратами, що впливають на гемостаз. Ознаки, симптоми та ступінь тяжкості (включаючи можливий летальний кінець) варіюються залежно від локалізації, інтенсивності або тривалості кровотечі та/або анемії. Геморагічні ускладнення можуть виявлятися слабкістю, блідістю, запамороченням, головним болем, задишкою, а також збільшенням кінцівки в обсязі або шоком, які неможливо пояснити іншими причинами. У деяких випадках внаслідок анемії розвивалися симптоми ішемії міокарда, такі як біль у грудях та стенокардія.інтенсивності або тривалості кровотечі та/або анемії. Геморагічні ускладнення можуть виявлятися слабкістю, блідістю, запамороченням, головним болем, задишкою, а також збільшенням кінцівки в обсязі або шоком, які неможливо пояснити іншими причинами. У деяких випадках внаслідок анемії розвивалися симптоми ішемії міокарда, такі як біль у грудях та стенокардія.інтенсивності або тривалості кровотечі та/або анемії. Геморагічні ускладнення можуть виявлятися слабкістю, блідістю, запамороченням, головним болем, задишкою, а також збільшенням кінцівки в обсязі або шоком, які неможливо пояснити іншими причинами. У деяких випадках внаслідок анемії розвивалися симптоми ішемії міокарда, такі як біль у грудях та стенокардія. При застосуванні Ксарелто реєструвалися і такі відомі ускладнення, вторинні стосовно важких кровотеч, як компартмент-синдром та ниркова недостатність внаслідок гіпоперфузії. Таким чином, слід враховувати можливість кровотечі в оцінці стану будь-якого пацієнта, який отримує антикоагулянти.Взаємодія з лікарськими засобамиФармакокінетичні взаємодії Виведення ривароксабану здійснюється головним чином за допомогою метаболізму в печінці, опосередкованого системою цитохрому Р450 (CYP3A4, CYP2J2), а також - шляхом ниркової екскреції незміненої лікарської речовини з використанням систем переносників P-gp/Bcrp (Р-глікопротеїну/ . Рівароксабан не пригнічує та не індукує ізофермент CYP3A4 та інші важливі ізоформи цитохрому. Одночасне застосування Ксарелто та потужних інгібіторів ізоферменту CYP3A4 та Р-глікопротеїну може призвести до зниження ниркового та печінкового кліренсу ривароксабану і, таким чином, значно збільшити його системний вплив. Спільне застосування Ксарелто та азолового протигрибкового засобу кетоконазолу (400 мг 1 раз на добу), що є потужним інгібітором CYP3A4 та Р-глікопротеїну, призводило до підвищення середньої рівноважної AUC ривароксабана в 2,6 рази та 1 супроводжувалося значним посиленням фармакодинамічної дії препарату. Спільне призначення Ксарелто та інгібітора протеази ВІЛ ритонавіру (600 мг 2 рази на добу), що є потужним інгібітором CYP3A4 та Р-глікопротеїну, призводило до збільшення середньої рівноважної AUC ривароксабана в 2,5 рази, супроводжувалося значним посиленням фармакодинамічної дії препарату. У зв'язку з цим Ксарелто не рекомендується застосовувати у пацієнтів, які отримують системне лікування протигрибковими препаратами азолової групи або інгібіторами протеази ВІЛ. Кларитроміцин (500 мг 2 рази на добу), потужний інгібітор ізоферменту CYP3A4 та помірний інгібітор Р-глікопротеїну, викликав збільшення значень AUC у 1,5 раза та Стах ривароксабану в 1,4 раза. Це збільшення має порядок нормальної мінливості AUC та Стах і вважається клінічно незначущим. Еритроміцин (500 мг 3 рази на добу), помірний інгібітор ізоферменту CYP3A4 та Р-глікопротеїну, викликав збільшення значень AUC та Стах ривароксабану в 1,3 раза. Це збільшення має порядок нормальної мінливості AUC та Стах і вважається клінічно незначущим. У пацієнтів з нирковою недостатністю (кліренс креатиніну<80-50 мл/хв) еритроміцин (500 мг 3 рази на добу) спричиняв збільшення значень AUC ривароксабану в 1,8 раза та Стах у 1,6 рази порівняно з пацієнтами з нормальною функцією нирок , які не отримували супутньої терапії У пацієнтів з нирковою недостатністю (кліренс креатиніну 49-30 мл/хв) еритроміцин викликав збільшення значень AUC ривароксабану в 2,0 рази та Сmах у 1,6 рази порівняно з пацієнтами з нормальною функцією нирок, які не отримували супутньої терапії. Флуконазол (400 мг один раз на добу), помірний інгібітор ізоферменту CYP3A4, викликав збільшення середньої AUC ривароксабану в 1,4 рази та збільшення середньої Сmах в 1,3 рази. Це збільшення має порядок нормальної мінливості AUC та Стах і вважається клінічно незначущим. Слід уникати одночасного застосування ривароксабану з дронедароном через обмеженість клінічних даних про спільне застосування. Спільне застосування Ксарелто та рифампіцину, що є сильним індуктором CYP3A4 та Р-глікопротеїну, призводило до зниження середньої AUC ривароксабану приблизно на 50 % та паралельному зменшенню його фармакодинамічних ефектів. Спільне застосування ривароксабану з іншими сильними індукторами CYP3A4 (наприклад, фенітоїном, карбамазепіном, фенобарбіталом або препаратами звіробою продірявленого) також може призвести до зниження концентрацій ривароксабану в плазмі. Зменшення концентрацій ривароксабану в плазмі визнано клінічно незначущим. Сильні індуктори CYP3A4 слід застосовувати з обережністю. Фармакодинамічні взаємодії Після одночасного застосування еноксапарину натрію (одноразова доза 40 мг) та Ксарелто (одноразова доза 10 мг) спостерігався сумаційний ефект щодо активності антифактору Ха, який не супроводжувався додатковими сумаційними ефектами щодо проб на згортання крові (протромбіновий час, АЧТВ). Еноксапарин натрію не змінював фармакокінетику ривароксабану. У зв'язку з підвищеним ризиком кровотечі необхідно бути обережними при спільному застосуванні з будь-якими іншими антикоагулянтами. Не виявлено фармакокінетичної взаємодії між Ксарелто (15 мг) та клопідогрелем (навантажувальна доза 300 мг з подальшим призначенням підтримуючої дози 75 мг), але у підгрупі пацієнтів виявлено значне збільшення часу кровотечі, що не корелювало зі ступенем агрегації тромсецитів. IIIa-рецепторів. Після спільного застосування Ксарелто (15 мг) та напроксену в дозі 500 мг клінічно значущого збільшення часу кровотечі не спостерігалося. Тим не менш, у окремих осіб можлива більш виражена фармакодинамічна відповідь. Необхідно бути обережними при сумісному застосуванні Ксарелто з НПЗП (включаючи ацетилсаліцилову кислоту) та інгібіторами агрегації тромбоцитів, оскільки застосування цих препаратів зазвичай підвищує ризик кровотечі. Перехід пацієнтів з варфарину (МНО від 2,0 до 3,0) на Ксарелто (20 мг) або з Ксарелто (20 мг) на варфарин (МНО від 2,0 до 3,0) збільшував протромбіновий час/МНО (Неопластин) в більшою мірою, ніж цього можна було б очікувати при простому підсумовуванні ефектів (окремі значення МНО можуть досягати 12), тоді як вплив на АЧТВ, пригнічення активності фактора Ха та ендогенний потенціал тромбіну було адитивним. У разі необхідності дослідження фармакодинамічних ефектів Ксарелто під час перехідного періоду, як необхідні тести, на які не впливає варфарин, можна використовувати визначення активності анти-Ха, PiCT і HepTest. Починаючи з 4-го дня після припинення застосування варфарину всі результати аналізів (у тому числі ПВ, АЧТВ, інгібування активності фактора Ха та на ЕПТ (ендогенний потенціал тромбіну)) відображають лише вплив Ксарелто. У разі необхідності дослідження фармакодинамічних ефектів варфарину під час перехідного періоду, може бути використаний вимір величини МНО при Спроміж. ривароксабана (через 24 години після попереднього прийому ривароксабана), оскільки ривароксабан має мінімальний ефект на цей показник у цей період. Між варфарином та Ксарелто не було зареєстровано жодних фармакокінетичних взаємодій. Лікарська взаємодія Ксарелто з антагоністом вітаміну К (АВК) феніндіоном не вивчалася. Рекомендується при можливості уникати переведення пацієнтів з терапії Ксарелто на терапію АВК феніндіоном і навпаки. Є обмежений досвід переведення пацієнтів з терапії АВК аценокумаролом на Ксарелто. Якщо виникає необхідність перевести пацієнта з терапії Ксарелто на терапію АВК феніндіоном або аценокумаролом, слід дотримуватися особливої обережності, щоденний контроль фармакодинамічної дії препаратів (МНО, протромбіновий час) повинен проводитися безпосередньо перед прийомом наступної дози Ксарелто. Якщо виникає необхідність перевести пацієнта з терапії АВК феніндіоном або аценокумаролом на терапію Ксарелто, слід дотримуватися особливої обережності, контроль фармакодинамічної дії препаратів при цьому не потрібно. Несумісність Невідома. Взаємодії не виявлено Жодних фармакокінетичних взаємодій між ривароксабаном та мідазоламом (субстрат CYP3A4), дигоксином (субстрат Р-глікопротеїну) або аторвастатином (субстрат CYP3A4 та Р-глікопротеїну) не виявлено. Спільне застосування з інгібітором протонної помпи омепразолом, антагоністом Н2-рецепторів ранітидином, антацидами алюмінію гідроксидом/магнію гідроксидом, напроксеном, клопідогрелем або еноксапарином не впливає на біодоступність та фармакокінетів. Не спостерігалося жодних клінічно значущих фармакокінетичних або фармакодинамічних взаємодій при сумісному застосуванні Ксарелто та 500 мг ацетилсаліцилової кислоти. Вплив на лабораторні параметри Препарат Ксарелто впливає на показники згортання крові (ПВ, АЧТВ, HepTest) у зв'язку зі своїм механізмом дії.Спосіб застосування та дозиВсередину. Ксарелто 15 мг та 20 мг слід приймати під час їжі. Якщо пацієнт не здатний проковтнути таблетку повністю, таблетка Ксарелто може бути подрібнена та змішана з водою або рідким харчуванням, наприклад, яблучним пюре безпосередньо перед прийомом. Після прийому подрібненої таблетки Ксарелто 15 мг або 20 мг необхідно негайно здійснити їжу. Подрібнена пігулка Ксарелто може бути введена через шлунковий зонд. Положення зонда в шлунково-кишковому тракті необхідно додатково узгодити з лікарем перед прийомом Ксарелто. Подрібнену таблетку слід вводити через шлунковий зонд у невеликій кількості води, після чого необхідно ввести невелику кількість води, щоб змити залишки препарату зі стінок зонда. Після прийому подрібненої таблетки Ксарелто 15 мг або 20 мг необхідно негайно здійснити прийом ентерального харчування. Профілактика інсульту та системної тромбоемболії у пацієнтів з фібриляцією передсердь неклапанного походження Рекомендована доза становить 20 мг один раз на день. Для пацієнтів з порушенням функції нирок (кліренс креатиніну 49-30 мл/хв) рекомендована доза становить 15 мг один раз на день. Рекомендована максимальна добова доза становить 20 мг. Тривалість лікування: терапія Ксарелто повинна розглядатися як довготривале лікування, що проводиться доти, доки користь від лікування перевищує ризик можливих ускладнень. Дії під час пропуску прийому дози Якщо прийом чергової дози пропущений, пацієнт повинен негайно прийняти Ксарелто і наступного дня продовжувати регулярний прийом препарату відповідно до рекомендованого режиму. Не слід подвоювати прийняту дозу для компенсації раніше пропущеної. Лікування ТГВ та ТЕЛА та профілактика рецидивів ТГВ та ТЕЛА Рекомендована початкова доза при лікуванні гострого ТГВ або ТЕЛА становить 15 мг 2 рази на день протягом перших 3 тижнів з наступним переходом на дозу 20 мг один раз на день для подальшого лікування та профілактики рецидивів ТГВ та ТЕЛА. Максимальна добова доза становить 30 мг протягом перших 3 тижнів лікування та 20 мг при подальшому лікуванні. Тривалість лікування визначається індивідуально після ретельного зважування користі лікування проти ризику кровотечі. Мінімальна тривалість курсу лікування (не менше 3 місяців) повинна ґрунтуватися на оцінці щодо оборотних факторів ризику (тобто попереднє хірургічне втручання, травма, період іммобілізації). Рішення про продовження курсу лікування більш тривалий час ґрунтується на оцінці, що стосується постійних факторів ризику, або у разі розвитку ідіопатичного ТГВ або ТЕЛА. Дії під час пропуску прийому дози Важливо дотримуватись встановленого режиму дозування. Якщо прийом чергової дози пропущений при дозуванні 15 мг двічі на день, пацієнт повинен негайно прийняти Ксарелто для досягнення добової дози 30 мг. Таким чином, дві таблетки 15 мг можуть бути прийняті в один прийом. Наступного дня пацієнт повинен продовжувати регулярний прийом препарату відповідно до рекомендованого режиму. Якщо прийом чергової дози пропущений при дозуванні 20 мг один раз на день, пацієнт повинен негайно прийняти Ксарелто і наступного дня продовжувати регулярний прийом препарату відповідно до рекомендованого режиму. Окремі групи пацієнтів Корекція дози в залежності від віку пацієнта (старше 65 років), статі, маси тіла або етнічної приналежності не потрібна. Пацієнти з порушенням функції печінки Ксарелто протипоказаний пацієнтам із захворюваннями печінки, що супроводжуються коагулопатією, що обумовлює клінічно значущий ризик кровотеч. Пацієнтам з іншими захворюваннями печінки зміни дозування не потрібні. Наявні обмежені клінічні дані, отримані у пацієнтів із середньотяжкою печінковою недостатністю (клас В за класифікацією Чайлд-Пью), вказують на значне посилення фармакологічної активності препарату. У пацієнтів з тяжкою печінковою недостатністю (клас З класифікації Чайлд-П'ю) клінічні дані відсутні. Пацієнти з порушенням функції нирок При призначенні Ксарелто пацієнтам з нирковою недостатністю (кліренс креатиніну 80-50 мл/хв) корекція дози не потрібна. При профілактиці інсульту та системної тромбоемболії у пацієнтів з фібриляцією передсердь неклапанного походження з нирковою недостатністю (кліренс креатиніну 49-30 мл/хв) рекомендована доза становить 15 мг один раз на день. При лікуванні ТГВ та ТЕЛА та профілактиці рецидивів ТГВ та ТЕЛА у пацієнтів з нирковою недостатністю (кліренс креатиніну 49-30 мл/хв) корекції дози не потрібне. Наявні обмежені клінічні дані демонструють значне підвищення концентрацій ривароксабану у пацієнтів з нирковою недостатністю (кліренс креатиніну 29-15 мл/хв). Для лікування цієї категорії пацієнтів Ксарелто слід застосовувати з обережністю. Застосування Ксарелто не рекомендується у пацієнтів із кліренсом креатиніну > 15 мл/хв. Перехід з антагоністів вітаміну K (АВК) на Ксарелто При профілактиці інсульту та системної тромбоемболії слід припинити лікування АВК та розпочати лікування Ксарелто при величині МНО > 3,0. При ТГВ та ТЕЛА слід припинити лікування АВК та розпочати лікування Ксарелто при величині МНО менше 2,5. При переході пацієнтів з АВК на Ксарелто після прийому Ксарелто значення МНО будуть помилково завищеними. МНО не підходить для визначення антикоагулянтної активності Ксарелто і тому не повинно використовуватися з цією метою (див. "Взаємодія з іншими лікарськими засобами та інші форми взаємодії"). Перехід із Ксарелто на антагоністи вітаміну К (АВК) Існує можливість виникнення недостатнього антикоагулянтного ефекту при переході з Ксарелто на АВК. У зв'язку з цим необхідно забезпечити достатній безперервний антикоагулянтний ефект під час подібного переходу за допомогою альтернативних антикоагулянтів. Слід зазначити, що Ксарелто сприятиме підвищенню МНО. Пацієнтам, які перейшли з Ксарелто на АВК, слід одночасно приймати АВК, доки МНО не досягне >2,0. Протягом перших двох днів перехідного періоду повинна застосовуватися стандартна доза АВК з наступною дозою АВК, яка визначається залежно від величини МНО. Таким чином, під час одночасного застосування Ксарелто та АВК МНО має визначатися не раніше ніж через 24 години після попереднього прийому, але до прийому наступної дози Ксарелто.Після припинення застосування Ксарелто значення МНО може бути визначено через 24 години після прийому останньої дози. Перехід із парентеральних антикоагулянтів на Ксарелто У пацієнтів, які отримують парентеральні антикоагулянти, застосування Ксарелто слід починати за 0-2 години до наступного планового парентерального введення препарату (наприклад, низькомолекулярного гепарину) або в момент припинення безперервного парентерального введення препарату (наприклад, внутрішньовенного введення нефракціонованого гепарину). Перехід із Ксарелто на парентеральні антикоагулянти Слід відмінити Ксарелто та ввести першу дозу парентерального антикоагулянту у той момент, коли потрібно було прийняти наступну дозу Ксарелто. Кардіоверсія при профілактиці інсульту та системної тромбоемболії Лікування препаратом Ксарелто може бути розпочато або продовжено у пацієнтів, яким може знадобитися кардіоверсія. При кардіоверсії під контролем надхарчової ехокардіографії (ЧПЕхо-КГ) у пацієнтів, які раніше не отримували антикоагулянтної терапії, для забезпечення адекватної антикоагуляції лікування Ксарелто має починатися щонайменше за 4 години до кардіоверсії.ПередозуванняБули зареєстровані рідкісні випадки передозування при прийомі ривароксабану до 600 мг без кровотеч або інших несприятливих реакцій. У зв'язку з обмеженим всмоктуванням очікується розвиток низькорівневого плато концентрації препарату без подальшого збільшення його середньої концентрації у плазмі при застосуванні доз, що перевищують терапевтичні, рівних 50 мг та вище. Специфічний антидот рівароксабану невідомий. У разі передозування для зниження всмоктування ривароксабану можна використовувати активоване вугілля. Враховуючи інтенсивне зв'язування з білками плазми, очікується, що ривароксабан не буде виводитися при проведенні діалізу. Лікування кровотеч Якщо у пацієнта, який отримує ривароксабан, виникло ускладнення у вигляді кровотечі, наступний прийом препарату слід відкласти або, при необхідності, відмінити лікування цим препаратом. Період напіввиведення ривароксабану становить приблизно 5-13 годин. Лікування має бути індивідуальним залежно від тяжкості та локалізації кровотечі. При необхідності можна використовувати відповідне симптоматичне лікування, таке як механічна компресія (наприклад, при важких носових кровотечах), хірургічний гемостаз з оцінкою його ефективності, інфузійна терапія та гемодинамічна підтримка, застосування препаратів крові (еритроцитарної маси або свіжозамороженої плазми, анемія або коагулопатія) або тромбоцитів. Якщо перераховані вище заходи не призводять до усунення кровотечі, можуть бути призначені специфічні прокоагулянтні препарати зворотної дії, такі як фактори згортання крові II, VII, IX і X у комбінації [Протромбіновий комплекс], антиінгібіторний коагулянтний комплекс або ептаког альфа [активований]. Однак у цей час досвід застосування цих препаратів у пацієнтів, які отримують Ксарелто, дуже обмежений. Очікується, що протаміну сульфат і вітамін К не впливають на протизгортальну активність ривароксабану. Є обмежений досвід застосування транексамової кислоти та відсутній досвід застосування амінокапронової кислоти та апротиніну у пацієнтів, які отримують Ксарелто. Наукове обґрунтування доцільності або досвід використання системного гемостатичного препарату десмопресин у пацієнтів, які отримують Ксарелто, немає.Запобіжні заходи та особливі вказівки" Застосування супутніх препаратів Застосування ривароксабану не рекомендується у пацієнтів, які отримують супутнє системне лікування азоловими протигрибковими препаратами (наприклад, кетоконазолом) або інгібіторами ВІЛ-протеаз (наприклад, ритонавіром). Ці препарати є потужними інгібіторами СУР 3А4 та Р-глікопротеїну. Таким чином, ці препарати можуть підвищувати концентрацію ривароксабану в плазмі крові до клінічно значущих значень (у 2,6 рази в середньому), що може призвести до підвищеного ризику кровотечі. Однак азоловий протигрибковий препарат флуконазол, помірний інгібітор CYP3A4, менш виражено впливає на експозицію ривароксабану і може застосовуватися з ним одночасно. Порушення функції нирок Рівароксабан слід з обережністю застосовувати у пацієнтів із середнім ступенем порушення функції нирок (КлКр 30-49 мл/хв), які отримують супутні препарати, які можуть призводити до підвищення концентрації ривароксабану в плазмі (див. розділ "Взаємодія з іншими лікарськими засобами") . У пацієнтів з тяжким ступенем порушення функції нирок (КлКр Клінічні дані щодо застосування ривароксабану у пацієнтів з тяжким порушенням функції нирок (КлКр За пацієнтами з тяжким порушенням функції нирок (КлКр 15-29 мл/хв) або підвищеним ризиком кровотечі, а також пацієнтами, які отримують супутнє системне лікування азоловими протигрибковими препаратами або інгібіторами ВІЛ-протеаз, необхідно проводити ретельне спостереження щодо наявності ознак кровотечі після початку лікування . Спостереження може здійснюватися шляхом проведення регулярного фізикального обстеження пацієнтів, ретельного контролю над станом дренажу післяопераційної рани, і навіть періодичного визначення гемоглобіну. Пацієнти з інсультом та/або ТІА в анамнезі Прийом препарату Ксарелто в дозі 2,5 мг двічі на день протипоказаний у пацієнтів з ГКС, які мають інсульт або ТІА в анамнезі. Було проведено дослідження лише кількох пацієнтів з ГКС, які мають в анамнезі інсульт або ТІА, але отримані обмежені дані демонструють відсутність клінічної вигоди від лікування ривароксабаном у таких пацієнтів. Пацієнти з геморагічним або лакунарним інсультом Пацієнти з ІХС або ЗПА з наявністю в анамнезі геморагічного або лакунарного інсульту не вивчали. Таким пацієнтам протипоказано лікування препаратом Ксарелто 2,5 мг двічі на день у комбінації з ацетилсаліцилової кислотою. Пацієнти з ішемічним нелакунарним інсультом Пацієнти з ІХС або ЗПА, у яких спостерігався ішемічний нелакунарний інсульт протягом попереднього місяця, не вивчали. Таким пацієнтам протипоказане лікування препаратом Ксарелто 2,5 мг двічі на день у комбінації з ацетилсаліцилової кислотою протягом першого місяця після інсульту. Ризик кровотечі Як і при прийомі інших антикоагулянтів, необхідно ретельно спостерігати пацієнтів, які приймають препарат Ксарелто®, для виявлення ознак кровотечі. У разі тяжкої кровотечі прийом препарату Ксарелто® має бути припинено. У клінічних дослідженнях кровотечі зі слизових оболонок (а саме: кровотеча з носа, ясен, шлунково-кишкового тракту, сечостатевої системи, включаючи аномальну вагінальну або посилену менструальну кровотечу) та анемія спостерігалися частіше при тривалому лікуванні ривароксабаном на додаток до монотерапії або подвійної антитроїци. Таким чином, на додаток до належного клінічного спостереження, лабораторне дослідження гемоглобіну/гематокриту може бути значущим для виявлення прихованих кровотеч та кількісної оцінки клінічної значущості явних кровотеч, які будуть вважатися допустимими. Препарат Ксарелто®, як і інші антитромботичні засоби, слід обережно застосовувати при лікуванні пацієнтів, які мають підвищений ризик кровотеч, у тому числі: вроджені чи набуті порушення згортання; неконтрольована тяжка артеріальна гіпертензія; активна шлунково-кишкова патологія з виразкою; нещодавно перенесена гостра виразка у шлунково-кишковому тракті; судинна ретинопатія; недавній внутрішньочерепний або внутрішньомозковий крововилив; інтраспінальні або інтрацеребральні судинні аномалії; нещодавно проведена хірургічна операція на головному, спинному мозку або офтальмологічна операція; бронхоектази або епізод легеневої кровотечі в анамнезі Слід бути обережним, якщо пацієнт одночасно отримує лікарські препарати, що впливають на гемостаз, такі як нестероїдні протизапальні препарати (НПЗП), інгібітори агрегації тромбоцитів, інші антитромботичні препарати або селективні інгібітори зворотного захоплення серотоніну (СІОЗ ). Пацієнти, які отримують препарат Ксарелто® у поєднанні з ацетилсаліциловою кислотою або препарат Ксарелто® у поєднанні з ацетилсаліциловою кислотою та клопідогрелом/тиклопідином, як тривале супутнє лікування можуть отримувати НПЗП, лише якщо позитивні ефекти лікування виправдовують наявний ризик кровотечі. У пацієнтів з ризиком виразки у шлунково-кишковому тракті можна використовувати відповідне профілактичне лікування (див. розділ "Взаємодія з іншими лікарськими засобами"). Будь-яке нез'ясовне зниження гемоглобіну або артеріального тиску має призводити до пошуку джерела кровотечі. У пацієнтів після ГКС ефективність та безпека препарату Ксарелто 2,5 мг двічі на день були вивчені у комбінації з антиагрегантним засобом ацетилсаліциловою кислотою або з ацетилсаліциловою кислотою та клопідогрелом/тиклопідином. Застосування у комбінованій терапії з іншими антиагрегантними та засобами (наприклад, прасугрелом або тикагрелором) не було вивчено, тому не рекомендовано до застосування. Спинальна анестезія При виконанні епідуральної/спінальної анестезії або спинномозкової пункції у пацієнтів, які отримують інгібітори агрегації тромбоцитів з метою профілактики тромбоемболічних ускладнень, існує ризик розвитку епідуральної або спинномозкової гематоми, що може призвести до тривалого паралічу. Ризик цих подій надалі підвищується при застосуванні постійного епідурального катетера або супутньої терапії лікарськими засобами, що впливають на гемостаз. Травматичне виконання епідуральної або спинномозкової пункції або повторна пункція також можуть збільшувати ризик. Пацієнти повинні бути під наглядом для виявлення ознак або симптомів неврологічних порушень (наприклад, оніміння або слабкість ніг, дисфункція кишечника або сечового міхура). При виявленні неврологічних розладів потрібна термінова діагностика та лікування. Лікар повинен зіставити потенційну користь та відносний ризик перед проведенням спинномозкового втручання пацієнтам, які отримують антикоагулянти, або яким планується призначення антикоагулянтів з метою профілактики тромбозів. Досвід клінічного застосування ривароксабану в дозі 2,5 мг двічі на день з ацетилсаліциловою кислотою або з ацетилсаліциловою кислотою та клопідогрелом або тіклопідином в описаних ситуаціях відсутній. З метою зниження потенційного ризику кровотечі, асоційованого з одночасним застосуванням ривароксабану та виконанням епідуральної/спінальної анестезії або спинальної пункції, слід враховувати фармакокінетичний профіль ривароксабану. Встановлення або видалення епідурального катетера або люмбальну пункцію краще проводити тоді, коли антикоагулянтний ефект рівароксабану оцінюється як слабкий (див. розділ "Фармакологічні властивості / Фармакокінетика"). Проте, точний час досягнення досить низького антикоагулянтного ефекту в кожного пацієнта невідомо. Слід звертати увагу на одночасне застосування інгібіторів агрегації тромбоцитів та у разі потреби припинити їх застосування. Хірургічні операції та втручання Якщо необхідно проведення інвазивної процедури або хірургічного втручання, прийом препарату Ксарелто 2,5 мг слід припинити принаймні за 12 годин до втручання, якщо це можливо, і на підставі клінічної оцінки лікаря. Якщо у пацієнта, який отримує інгібітори агрегації тромбоцитів, якому проводиться планове оперативне втручання, відсутня потреба в антиагрегантному ефекті, застосування інгібіторів агрегації тромбоцитів слід припинити, як зазначено в інструкції із застосування препарату, що надається виробником. Якщо процедуру не можна відкласти, необхідно провести порівняльну оцінку підвищеного ризику кровотечі та необхідності термінового втручання. Прийом препарату Ксарелто слід відновити як тільки це буде можливо після інвазивної процедури або хірургічного втручання, за умови, що клінічні показники будуть дозволяти і буде досягнутий адекватний гемостаз. Пацієнти із штучними клапанами серця На основі даних рандомізованого контрольованого клінічного дослідження порівняно з терапією препаратом Ксарелто® та антитромбоцитарної терапії, застосування препарату Ксарелто® не рекомендується для профілактики тромбозів у пацієнтів, які перенесли недавню транскатетерну заміну аортального клапана. Безпека та ефективність застосування препарату Ксарелто® не вивчалися у пацієнтів з будь-якими іншими штучними клапанами серця або у пацієнтів після інших втручань на клапанах серця, отже, немає даних, що підтверджують, що застосування препарату Ксарелто® забезпечує достатній антикоагулянтовий ефект у цих категорій пацієнтів. Пацієнти з високим ризиком потрійного позитивного антифосфоліпідного синдрому Застосування препарату Ксарелто® не рекомендується у пацієнтів, які мають тромбози в анамнезі, у яких діагностовано стійкий потрійний позитивний антифосфоліпідний синдром (наявність вовчакового антикоагулянту, антитіл до кардіоліпіну та антитіл до бета-2-глікопротеїну І). у порівнянні з терапією антагоністами вітаміну К (АВК). Шкірні реакції Під час проведення постмаркетингових спостережень повідомлялося про випадки виникнення синдрому Стівенса-Джонсона та токсичного епідермального некролізу. При першій появі важкої шкірної висипки (наприклад, при її поширенні, інтенсифікації та/або утворенні пухирів) або за наявності інших симптомів гіперчутливості, пов'язаних з ураженням слизової оболонки, слід припинити терапію препаратом Ксарелто. Жінки дітородного віку Препарат Ксарелто® можна застосовувати у жінок дітородного віку лише за умови застосування ефективних методів контрацепції. Подовження коригованого інтервалу QT На фоні лікування ривароксабаном подовження інтервалу QT не спостерігалося. Вплив на здатність до керування автотранспортом та управління механізмами На тлі прийому препарату відзначалося виникнення непритомності та запаморочення, які можуть впливати на здатність керувати транспортними засобами або іншими механізмами. Пацієнти, які мають подібні небажані реакції, не повинні керувати транспортними засобами або іншими механізмами. "Умови відпустки з аптекЗа рецептомВідео на цю тему
1 372,00 грн
1 326,00 грн
Склад, форма випуску та упаковкаОдна пігулка покрита плівковою оболонкою, містить: Активна речовина: ривароксабан мікронізований 20 мг, допоміжні речовини: целюлоза мікрокристалічна – 35,00 мг; кроскармелоза натрію – 3,00 мг; гіпромелоза 5сР - 3,00 мг, лактози моногідрат – 22,90 мг; магнію стеарат – 0,60 мг; натрію лаурилсульфат – 0,50 мг; оболонка: заліза оксид червоний – 0,350 мг; гіпромелоза 15сР - 1,50 мг; макрогол 3350 - 0,50 мг, титану діоксид – 0,150 мг. По 14 або 10 таблеток у блістери з Ал/ПП або Ал/ПВХ-ПВДХ. По 1 або 2 блістери по 14 таблеток або по 10 блістерів по 10 таблеток разом з інструкцією із застосування в картонну пачку.Опис лікарської формиТаблетки 20 мг: круглі двоопуклі таблетки червоно-коричневого кольору, покриті плівковою оболонкою; методом видавлювання нанесено гравіювання: з одного боку - трикутник з позначенням дозування «20», з іншого - фірмовий байєровский хрест. Вид пігулки на зламі: однорідна маса білого кольору, оточена оболонкою червоно-коричневого кольору.Фармакотерапевтична групаПрямі інгібітори фактора ХаФармакокінетикаВсмоктування та біодоступність Абсолютна біодоступність ривароксабану після прийому дози 10 мг висока (80-100%). Рівароксабан швидко всмоктується; максимальна концентрація досягається через 2-4 години після прийому таблетки. При прийомі ривароксабану в дозі 10 мг з їжею не відмічено зміни AUC (площа під кривою «концентрація – час») та Сmах (максимальна концентрація). Фармакокінетика рівароксабану характеризується помірною індивідуальною мінливістю; індивідуальна мінливість (варіаційний коефіцієнт) становить від 30 до 40%. У зв'язку зі зниженим ступенем всмоктування при прийомі 20 мг натще спостерігалася біодоступність 66%. При прийомі Ксарелто 20 мг під час їжі відзначалося збільшення середньої AUC на 39% порівняно з прийомом натще, показуючи практично повне всмоктування та високу біодоступність. Всмоктування ривароксабану залежить від місця вивільнення у шлунково-кишковому тракті (ШКТ). Зниження в 29% і 56% в AUC і Cmax, відповідно, порівняно з прийомом цілої таблетки, спостерігалося, коли гранулят ривароксабана вивільнявся в дистальному відділі тонкої кишки або висхідної ободової кишки. Слід уникати введення ривароксабану в шлунково-кишковий тракт дистальніше за шлунок, оскільки це може спричинити зниження всмоктування і, відповідно, експозиції препарату. У дослідженні оцінювалася біодоступність (AUC і Cmax) 20 мг ривароксабана, прийнятого внутрішньо у вигляді подрібненої таблетки у суміші з яблучним пюре або суспендованої у воді, а також введеної через шлунковий зонд з наступним прийомом рідкого харчування, порівняно з прийомом цілої таблетки.Результати продемонстрували передбачуваний дозозалежний фармакокінетичний профіль ривароксабану, при цьому біодоступність при зазначеному вище прийомі відповідала такою при прийомі нижчих доз ривароксабану. Розподіл В організмі людини більша частина ривароксабану (92-95%) пов'язується з білками плазми, основним зв'язуючим компонентом є сироватковий альбумін. Об'єм розподілу – помірний, Vss становить приблизно 50 л. Метаболізм та виведення При внутрішньому прийомі приблизно 2/3 від призначеної дози ривароксабана піддаються метаболізму і надалі виводяться рівними частинами із сечею і через кишечник. 1/3 дози, що залишилася, виводиться за допомогою прямої ниркової екскреції в незміненому вигляді, головним чином, за рахунок активної ниркової секреції. Рівароксабан метаболізується за допомогою ізоферментів CYP3A4, CYP2J2, а також за допомогою механізмів, незалежних від системи цитохромів. Основними ділянками біотрансформації є окислення морфолінової групи та гідроліз амідних зв'язків. Згідно з даними, отриманими in vitro, ривароксабан є субстратом для білків-переносників Р-gp (Р-глікопротеїну) та Bcrp (білка стійкості раку молочної залози). Незмінений ривароксабан є єдиною активною сполукою в людській плазмі, основні або активні циркулюючі метаболіти у плазмі не виявлені. Рівароксабан, системний кліренс якого становить приблизно 10 л/год, можна віднести до лікарських речовин з низьким кліренсом. При виведенні ривароксабану з плазми кінцевий період напіввиведення становить від 5 до 9 годин у молодих пацієнтів та від 11 до 13 годин у літніх пацієнтів. Стать/літній вік (старше 65 років) У пацієнтів похилого віку концентрації ривароксабану в плазмі крові вище, ніж у молодих пацієнтів; середнє значення AUC приблизно в 1,5 рази перевищує відповідні значення у молодих пацієнтів, головним чином, внаслідок зниження загального та ниркового кліренсу. У чоловіків та жінок клінічно значимих відмінностей фармакокінетики не виявлено. Маса тіла Занадто мала або велика маса тіла (менше 50 кг і більше 120 кг) лише незначно впливає на концентрацію ривароксабану в плазмі (відмінність становить менше 25%). Дитячий вік Дані щодо цієї вікової категорії відсутні. Міжетнічні відмінності Клінічно значимих відмінностей фармакокінетики та фармакодинаміки у пацієнтів європеоїдної, афроамериканської, латиноамериканської, японської чи китайської етнічної приналежності не спостерігалося. Порушення функції печінки Вплив печінкової недостатності на фармакокінетику ривароксабану вивчався у хворих, розподілених відповідно до класифікації Чайлд-П'ю (відповідно до стандартних процедур у клінічних дослідженнях). Класифікація Чайлд-П'ю дозволяє оцінити прогноз хронічних захворювань печінки, головним чином цирозу. У пацієнтів, яким планується проведення антикоагулянтної терапії, найважливішим наслідком порушення функції печінки є зменшення синтезу факторів зсідання крові в печінці. Оскільки цей показник відповідає лише одному з п'яти клінічних/біохімічних критеріїв, що становлять класифікацію Чайлд-П'ю, ризик розвитку кровотечі не зовсім чітко корелює з цією класифікацією. Питання лікування таких пацієнтів антикоагулянтами має вирішуватися незалежно від класу за класифікацією Чайлд-Пью. Ксарелто протипоказаний пацієнтам із захворюваннями печінки, що протікають з коагулопатією, що зумовлює клінічно значущий ризик кровотечі. У хворих з цирозом печінки та легким ступенем печінкової недостатності (клас А по Чайлд-П'ю) фармакокінетика ривароксабану лише незначно відрізнялася від відповідних показників у контрольній групі здорових піддослідних (в середньому відзначалося збільшення AUC ривароксабану в 1,2 рази). Значних відмінностей фармакодинамічних властивостей між групами були відсутні. У хворих з цирозом печінки та печінковою недостатністю середнього ступеня тяжкості (клас В по Чайлд-П'ю) середня AUC ривароксабану була значно підвищена (в 2,3 рази) порівняно зі здоровими добровольцями внаслідок значно зниженого кліренсу лікарської речовини, що вказує на серйозне захворювання печінки. . Пригнічення активності фактора Ха було виражено сильніше (2,6 рази), ніж у здорових добровольців. Протромбіновий час також у 2,1 разу перевищував показники у здорових добровольців. За допомогою вимірювання протромбінового часу оцінюється зовнішній шлях коагуляції, що включає фактори згортання VII, X, V, II та I, які синтезуються у печінці. Пацієнти із середньотяжкою печінковою недостатністю більш чутливі до ривароксабану, що є наслідком тіснішого взаємозв'язку фармакодинамічних ефектів та фармакокінетичних параметрів, особливо між концентрацією та протромбіновим часом. Дані щодо пацієнтів із печінковою недостатністю класу С за класифікацією Чайлд-П'ю відсутні. Порушення функції нирок У хворих з нирковою недостатністю спостерігалося збільшення експозиції ривароксабану, обернено пропорційне до ступеня зниження ниркової функції, яка оцінювалася за кліренсом креатиніну. У пацієнтів з нирковою недостатністю при кліренсі креатиніну 80-50 мл/хв, кліренсі креатиніну 49-30 мл/хв та кліренсі креатиніну 29-15 мл/хв спостерігалося 1,4-, 1,5- та 1,6-кратне збільшення концентрацій рівароксабану в плазмі крові (AUC), відповідно, порівняно зі здоровими добровольцями. Відповідне збільшення фармакодинамічних ефектів було більш вираженим. У пацієнтів з кліренсом креатиніну 80-50 мл/хв, кліренсом креатиніну 49-30 мл/хв та кліренсом креатиніну 29-15 мл/хв загальне пригнічення активності фактора Ха збільшувалося в 1,5, 1,9 та 2 рази порівняно зі здоровими добровольцями; протромбіновий час внаслідок дії фактора Xа також збільшувався у 1,3, 2,2 та 2,4 рази, відповідно. Дані про застосування Ксарелто у пацієнтів з кліренсом креатиніну 29-15 мл/хв обмежені, у зв'язку з чим слід бути обережним при застосуванні препарату у даної категорії пацієнтів. Дані про застосування Ксарелто у пацієнтів з кліренсом креатиніну<15 мл/хв відсутні, тому не рекомендується застосовувати препарат у даної категорії пацієнтів.ФармакодинамікаМеханізм дії Рівароксабан - високоселективний прямий інгібітор фактора Ха, що має високу біодоступність при вживанні. Активація фактора Х з утворенням фактора Ха через внутрішній та зовнішній шляхи згортання відіграє центральну роль у коагуляційному каскаді. Фармакодинамічні ефекти У людини спостерігалося дозозалежне пригнічення фактора Ха. Рівароксабан має дозозалежний вплив на протромбіновий час і добре корелює з концентраціями у плазмі (r=0,98), якщо для аналізу використовується набір Neoplastin. При використанні інших реактивів результати відрізнятимуться. Протромбіновий час слід вимірювати в секундах, оскільки МНО (міжнародне нормалізоване відношення) відкалібровано та сертифіковано лише для похідних кумарину та не може застосовуватись для інших антикоагулянтів. У пацієнтів з фібриляцією передсердь неклапанного походження, що приймають ривароксабан для профілактики інсульту та системної тромбоемболії, 5/95-процентили для протромбінового часу (Neoplastin) через 1-4 години після прийому таблетки (тобто на максимумі ефекту) 4 секунд у пацієнтів, які приймають 20 мг один раз на день, та від 10 до 50 секунд у пацієнтів з нирковою недостатністю (кліренс креатиніну 49-30 мл/хв), які приймають 15 мг один раз на день. У пацієнтів, які отримують ривароксабан для лікування та профілактики рецидивів тромбозу глибоких вен (ТГВ) та тромбоемболії легеневої артерії (ТЕЛА), 5/95-процентили для протромбінового часу (Neoplastin) через 2-4 години після прийому таблетки (тобто. ефекту) варіюють від 17 до 32 секунд у пацієнтів, які приймають 15 мг двічі на день, та від 15 до 30 секунд у пацієнтів, які приймають 20 мг один раз на день. Також ривароксабан дозозалежно збільшує активований частковий тромбопластиновий час (АЧТВ) та результат HepTest; однак ці параметри не рекомендується використовувати для оцінки фармакодинамічних ефектів ривароксабану. Також, якщо для цього є клінічне обґрунтування, концентрація ривароксабану може бути виміряна за допомогою каліброваного кількісного анти-фактору тесту Xa.У період лікування Ксарелто проводити моніторинг параметрів зсідання крові не потрібно. У здорових чоловіків та жінок старше 50 років подовження інтервалу QT електрокардіограми під впливом ривароксабану не спостерігалося.Показання до застосуванняпрофілактика інсульту та системної тромбоемболії у пацієнтів з фібриляцією передсердь неклапанного походження; лікування тромбозу глибоких вен та тромбоемболії легеневої артерії та профілактика рецидивів ТГВ та ТЕЛА.Протипоказання до застосуванняпідвищена чутливість до ривароксабану або будь-яких допоміжних речовин, що містяться у таблетці; клінічно значущі активні кровотечі (наприклад, внутрішньочерепний крововилив, шлунково-кишкові кровотечі); пошкодження або стан, пов'язаний з підвищеним ризиком великої кровотечі, наприклад, наявна або недавно перенесена шлунково-кишкова виразка, наявність злоякісних пухлин з високим ризиком кровотечі, недавні травми головного або спинного мозку, операції на головному, спинному мозку або очах, внутрішньочерепний крововилив, діагностований або передбачуваний варикоз вен стравоходу, артеріовенозні мальформації, аневризми судин або патологія судин головного або спинного мозку; супутня терапія будь-якими іншими антикоагулянтами, наприклад, нефракціонованим гепарином, низькомолекулярними гепаринами (еноксапарин, далтепарин та ін.), похідними гепарину (фондапарінукс та ін.), пероральними антикоагулянтами (варфарин, апіксабан, сабран). або на ривароксабан (див. розділ "Спосіб застосування та дози") або при застосуванні нефракціонованого гепарину в дозах, необхідних для забезпечення функціонування центрального венозного або артеріального катетера; захворювання печінки, що протікають з коагулопатією, що обумовлює клінічно значущий ризик кровотеч; вагітність та період грудного вигодовування; дитячий та підлітковий вік до 18 років (ефективність та безпека у пацієнтів даної вікової групи не встановлені); ниркова недостатність (кліренс креатиніну<15 мл/хв) (клінічні дані щодо застосування ривароксабану у даної категорії пацієнтів відсутні); уроджений дефіцит лактази, непереносимість лактози, глюкозо-галактозна мальабсорбція (у зв'язку з наявністю у складі лактози).Вагітність та лактаціяБезпека та ефективність застосування Ксарелто у вагітних жінок не встановлені. Дані, отримані на експериментальних тваринах, показали виражену токсичність ривароксабану для материнського організму, пов'язану з фармакологічною дією препарату (наприклад, ускладнення у формі крововиливів) і що призводить до репродуктивної токсичності. Внаслідок можливого ризику розвитку кровотечі та здатності проникати через плаценту Ксарелто протипоказаний при вагітності. Жінкам із збереженою репродуктивною здатністю слід використовувати ефективні методи контрацепції під час лікування Ксарелто. Дані про застосування Ксарелто для лікування жінок у період грудного вигодовування відсутні. Дані, отримані на експериментальних тваринах, показують, що ривароксабан виділяється з грудним молоком. Ксарелто може застосовуватися лише після відміни грудного вигодовування. Дослідження показали, що ривароксабан не впливає на чоловічу та жіночу фертильність у щурів. Досліджень впливу ривароксабану на фертильність у людини не проводилося.Побічна діяБезпеку Ксарелто оцінювали в чотирьох дослідженнях III фази за участю 6097 пацієнтів, які перенесли велику ортопедичну операцію на нижніх кінцівках (тотальне ендопротезування колінного або тазостегнового суглоба) і 3997 пацієнтів, госпіталізованих за медичними показаннями, що отримували лікування. трьох дослідженнях III фази лікування венозної тромбоемболії, що включали 4556 пацієнтів, які отримували або по 15 мг Ксарелто двічі на день протягом 3 тижнів, після чого слідувала доза 20 мг один раз на день або по 20 мг один раз на день до 21 місяця. Крім того, з двох досліджень III фази, що включали 7750 пацієнтів, були отримані дані щодо безпеки застосування препарату у пацієнтів з фібриляцією передсердь неклапанного походження, які отримували принаймні одну дозу Ксарелто протягом періоду до 41 місяця, а також 10225 пацієнтів з ГКС, які отримали принаймні одну дозу 2,5 мг (двічі на день) або 5 мг (двічі на день) Ксарелто на додаток до терапії ацетилсаліцилової кислоти або ацетилсаліцилової кислоти з клопідогрелом або тіклопідином, тривалість лікування до 31 місяця. З огляду на механізм дії застосування Ксарелто може супроводжуватися підвищеним ризиком прихованої або явної кровотечі з будь-яких органів і тканин, що може призводити до постгеморагічної анемії.Ризик розвитку кровотеч може збільшуватися у пацієнтів з неконтрольованою артеріальною гіпертензією та/або при сумісному застосуванні з препаратами, що впливають на гемостаз. Ознаки, симптоми та ступінь тяжкості (включаючи можливий летальний кінець) варіюються залежно від локалізації, інтенсивності або тривалості кровотечі та/або анемії. Геморагічні ускладнення можуть виявлятися слабкістю, блідістю, запамороченням, головним болем, задишкою, а також збільшенням кінцівки в обсязі або шоком, які неможливо пояснити іншими причинами. У деяких випадках внаслідок анемії розвивалися симптоми ішемії міокарда, такі як біль у грудях та стенокардія.інтенсивності або тривалості кровотечі та/або анемії. Геморагічні ускладнення можуть виявлятися слабкістю, блідістю, запамороченням, головним болем, задишкою, а також збільшенням кінцівки в обсязі або шоком, які неможливо пояснити іншими причинами. У деяких випадках внаслідок анемії розвивалися симптоми ішемії міокарда, такі як біль у грудях та стенокардія.інтенсивності або тривалості кровотечі та/або анемії. Геморагічні ускладнення можуть виявлятися слабкістю, блідістю, запамороченням, головним болем, задишкою, а також збільшенням кінцівки в обсязі або шоком, які неможливо пояснити іншими причинами. У деяких випадках внаслідок анемії розвивалися симптоми ішемії міокарда, такі як біль у грудях та стенокардія. При застосуванні Ксарелто реєструвалися і такі відомі ускладнення, вторинні стосовно важких кровотеч, як компартмент-синдром та ниркова недостатність внаслідок гіпоперфузії. Таким чином, слід враховувати можливість кровотечі в оцінці стану будь-якого пацієнта, який отримує антикоагулянти.Взаємодія з лікарськими засобамиФармакокінетичні взаємодії Виведення ривароксабану здійснюється головним чином за допомогою метаболізму в печінці, опосередкованого системою цитохрому Р450 (CYP3A4, CYP2J2), а також - шляхом ниркової екскреції незміненої лікарської речовини з використанням систем переносників P-gp/Bcrp (Р-глікопротеїну/ . Рівароксабан не пригнічує та не індукує ізофермент CYP3A4 та інші важливі ізоформи цитохрому. Одночасне застосування Ксарелто та потужних інгібіторів ізоферменту CYP3A4 та Р-глікопротеїну може призвести до зниження ниркового та печінкового кліренсу ривароксабану і, таким чином, значно збільшити його системний вплив. Спільне застосування Ксарелто та азолового протигрибкового засобу кетоконазолу (400 мг 1 раз на добу), що є потужним інгібітором CYP3A4 та Р-глікопротеїну, призводило до підвищення середньої рівноважної AUC ривароксабана в 2,6 рази та 1 супроводжувалося значним посиленням фармакодинамічної дії препарату. Спільне призначення Ксарелто та інгібітора протеази ВІЛ ритонавіру (600 мг 2 рази на добу), що є потужним інгібітором CYP3A4 та Р-глікопротеїну, призводило до збільшення середньої рівноважної AUC ривароксабана в 2,5 рази, супроводжувалося значним посиленням фармакодинамічної дії препарату. У зв'язку з цим Ксарелто не рекомендується застосовувати у пацієнтів, які отримують системне лікування протигрибковими препаратами азолової групи або інгібіторами протеази ВІЛ. Кларитроміцин (500 мг 2 рази на добу), потужний інгібітор ізоферменту CYP3A4 та помірний інгібітор Р-глікопротеїну, викликав збільшення значень AUC у 1,5 раза та Стах ривароксабану в 1,4 раза. Це збільшення має порядок нормальної мінливості AUC та Стах і вважається клінічно незначущим. Еритроміцин (500 мг 3 рази на добу), помірний інгібітор ізоферменту CYP3A4 та Р-глікопротеїну, викликав збільшення значень AUC та Стах ривароксабану в 1,3 раза. Це збільшення має порядок нормальної мінливості AUC та Стах і вважається клінічно незначущим. У пацієнтів з нирковою недостатністю (кліренс креатиніну<80-50 мл/хв) еритроміцин (500 мг 3 рази на добу) спричиняв збільшення значень AUC ривароксабану в 1,8 раза та Стах у 1,6 рази порівняно з пацієнтами з нормальною функцією нирок , які не отримували супутньої терапії У пацієнтів з нирковою недостатністю (кліренс креатиніну 49-30 мл/хв) еритроміцин викликав збільшення значень AUC ривароксабану в 2,0 рази та Сmах у 1,6 рази порівняно з пацієнтами з нормальною функцією нирок, які не отримували супутньої терапії. Флуконазол (400 мг один раз на добу), помірний інгібітор ізоферменту CYP3A4, викликав збільшення середньої AUC ривароксабану в 1,4 рази та збільшення середньої Сmах в 1,3 рази. Це збільшення має порядок нормальної мінливості AUC та Стах і вважається клінічно незначущим. Слід уникати одночасного застосування ривароксабану з дронедароном через обмеженість клінічних даних про спільне застосування. Спільне застосування Ксарелто та рифампіцину, що є сильним індуктором CYP3A4 та Р-глікопротеїну, призводило до зниження середньої AUC ривароксабану приблизно на 50 % та паралельному зменшенню його фармакодинамічних ефектів. Спільне застосування ривароксабану з іншими сильними індукторами CYP3A4 (наприклад, фенітоїном, карбамазепіном, фенобарбіталом або препаратами звіробою продірявленого) також може призвести до зниження концентрацій ривароксабану в плазмі. Зменшення концентрацій ривароксабану в плазмі визнано клінічно незначущим. Сильні індуктори CYP3A4 слід застосовувати з обережністю. Фармакодинамічні взаємодії Після одночасного застосування еноксапарину натрію (одноразова доза 40 мг) та Ксарелто (одноразова доза 10 мг) спостерігався сумаційний ефект щодо активності антифактору Ха, який не супроводжувався додатковими сумаційними ефектами щодо проб на згортання крові (протромбіновий час, АЧТВ). Еноксапарин натрію не змінював фармакокінетику ривароксабану. У зв'язку з підвищеним ризиком кровотечі необхідно бути обережними при спільному застосуванні з будь-якими іншими антикоагулянтами. Не виявлено фармакокінетичної взаємодії між Ксарелто (15 мг) та клопідогрелем (навантажувальна доза 300 мг з подальшим призначенням підтримуючої дози 75 мг), але у підгрупі пацієнтів виявлено значне збільшення часу кровотечі, що не корелювало зі ступенем агрегації тромсецитів. IIIa-рецепторів. Після спільного застосування Ксарелто (15 мг) та напроксену в дозі 500 мг клінічно значущого збільшення часу кровотечі не спостерігалося. Тим не менш, у окремих осіб можлива більш виражена фармакодинамічна відповідь. Необхідно бути обережними при сумісному застосуванні Ксарелто з НПЗП (включаючи ацетилсаліцилову кислоту) та інгібіторами агрегації тромбоцитів, оскільки застосування цих препаратів зазвичай підвищує ризик кровотечі. Перехід пацієнтів з варфарину (МНО від 2,0 до 3,0) на Ксарелто (20 мг) або з Ксарелто (20 мг) на варфарин (МНО від 2,0 до 3,0) збільшував протромбіновий час/МНО (Неопластин) в більшою мірою, ніж цього можна було б очікувати при простому підсумовуванні ефектів (окремі значення МНО можуть досягати 12), тоді як вплив на АЧТВ, пригнічення активності фактора Ха та ендогенний потенціал тромбіну було адитивним. У разі необхідності дослідження фармакодинамічних ефектів Ксарелто під час перехідного періоду, як необхідні тести, на які не впливає варфарин, можна використовувати визначення активності анти-Ха, PiCT і HepTest. Починаючи з 4-го дня після припинення застосування варфарину всі результати аналізів (у тому числі ПВ, АЧТВ, інгібування активності фактора Ха та на ЕПТ (ендогенний потенціал тромбіну)) відображають лише вплив Ксарелто. У разі необхідності дослідження фармакодинамічних ефектів варфарину під час перехідного періоду, може бути використаний вимір величини МНО при Спроміж. ривароксабана (через 24 години після попереднього прийому ривароксабана), оскільки ривароксабан має мінімальний ефект на цей показник у цей період. Між варфарином та Ксарелто не було зареєстровано жодних фармакокінетичних взаємодій. Лікарська взаємодія Ксарелто з антагоністом вітаміну К (АВК) феніндіоном не вивчалася. Рекомендується при можливості уникати переведення пацієнтів з терапії Ксарелто на терапію АВК феніндіоном і навпаки. Є обмежений досвід переведення пацієнтів з терапії АВК аценокумаролом на Ксарелто. Якщо виникає необхідність перевести пацієнта з терапії Ксарелто на терапію АВК феніндіоном або аценокумаролом, слід дотримуватися особливої обережності, щоденний контроль фармакодинамічної дії препаратів (МНО, протромбіновий час) повинен проводитися безпосередньо перед прийомом наступної дози Ксарелто. Якщо виникає необхідність перевести пацієнта з терапії АВК феніндіоном або аценокумаролом на терапію Ксарелто, слід дотримуватися особливої обережності, контроль фармакодинамічної дії препаратів при цьому не потрібно. Несумісність Невідома. Взаємодії не виявлено Жодних фармакокінетичних взаємодій між ривароксабаном та мідазоламом (субстрат CYP3A4), дигоксином (субстрат Р-глікопротеїну) або аторвастатином (субстрат CYP3A4 та Р-глікопротеїну) не виявлено. Спільне застосування з інгібітором протонної помпи омепразолом, антагоністом Н2-рецепторів ранітидином, антацидами алюмінію гідроксидом/магнію гідроксидом, напроксеном, клопідогрелем або еноксапарином не впливає на біодоступність та фармакокінетів. Не спостерігалося жодних клінічно значущих фармакокінетичних або фармакодинамічних взаємодій при сумісному застосуванні Ксарелто та 500 мг ацетилсаліцилової кислоти. Вплив на лабораторні параметри Препарат Ксарелто впливає на показники згортання крові (ПВ, АЧТВ, HepTest) у зв'язку зі своїм механізмом дії.Спосіб застосування та дозиВсередину. Ксарелто 15 мг та 20 мг слід приймати під час їжі. Якщо пацієнт не здатний проковтнути таблетку повністю, таблетка Ксарелто може бути подрібнена та змішана з водою або рідким харчуванням, наприклад, яблучним пюре безпосередньо перед прийомом. Після прийому подрібненої таблетки Ксарелто 15 мг або 20 мг необхідно негайно здійснити їжу. Подрібнена пігулка Ксарелто може бути введена через шлунковий зонд. Положення зонда в шлунково-кишковому тракті необхідно додатково узгодити з лікарем перед прийомом Ксарелто. Подрібнену таблетку слід вводити через шлунковий зонд у невеликій кількості води, після чого необхідно ввести невелику кількість води, щоб змити залишки препарату зі стінок зонда. Після прийому подрібненої таблетки Ксарелто 15 мг або 20 мг необхідно негайно здійснити прийом ентерального харчування. Профілактика інсульту та системної тромбоемболії у пацієнтів з фібриляцією передсердь неклапанного походження Рекомендована доза становить 20 мг один раз на день. Для пацієнтів з порушенням функції нирок (кліренс креатиніну 49-30 мл/хв) рекомендована доза становить 15 мг один раз на день. Рекомендована максимальна добова доза становить 20 мг. Тривалість лікування: терапія Ксарелто повинна розглядатися як довготривале лікування, що проводиться доти, доки користь від лікування перевищує ризик можливих ускладнень. Дії під час пропуску прийому дози Якщо прийом чергової дози пропущений, пацієнт повинен негайно прийняти Ксарелто і наступного дня продовжувати регулярний прийом препарату відповідно до рекомендованого режиму. Не слід подвоювати прийняту дозу для компенсації раніше пропущеної. Лікування ТГВ та ТЕЛА та профілактика рецидивів ТГВ та ТЕЛА Рекомендована початкова доза при лікуванні гострого ТГВ або ТЕЛА становить 15 мг 2 рази на день протягом перших 3 тижнів з наступним переходом на дозу 20 мг один раз на день для подальшого лікування та профілактики рецидивів ТГВ та ТЕЛА. Максимальна добова доза становить 30 мг протягом перших 3 тижнів лікування та 20 мг при подальшому лікуванні. Тривалість лікування визначається індивідуально після ретельного зважування користі лікування проти ризику кровотечі. Мінімальна тривалість курсу лікування (не менше 3 місяців) повинна ґрунтуватися на оцінці щодо оборотних факторів ризику (тобто попереднє хірургічне втручання, травма, період іммобілізації). Рішення про продовження курсу лікування більш тривалий час ґрунтується на оцінці, що стосується постійних факторів ризику, або у разі розвитку ідіопатичного ТГВ або ТЕЛА. Дії під час пропуску прийому дози Важливо дотримуватись встановленого режиму дозування. Якщо прийом чергової дози пропущений при дозуванні 15 мг двічі на день, пацієнт повинен негайно прийняти Ксарелто для досягнення добової дози 30 мг. Таким чином, дві таблетки 15 мг можуть бути прийняті в один прийом. Наступного дня пацієнт повинен продовжувати регулярний прийом препарату відповідно до рекомендованого режиму. Якщо прийом чергової дози пропущений при дозуванні 20 мг один раз на день, пацієнт повинен негайно прийняти Ксарелто і наступного дня продовжувати регулярний прийом препарату відповідно до рекомендованого режиму. Окремі групи пацієнтів Корекція дози в залежності від віку пацієнта (старше 65 років), статі, маси тіла або етнічної приналежності не потрібна. Пацієнти з порушенням функції печінки Ксарелто протипоказаний пацієнтам із захворюваннями печінки, що супроводжуються коагулопатією, що обумовлює клінічно значущий ризик кровотеч. Пацієнтам з іншими захворюваннями печінки зміни дозування не потрібні. Наявні обмежені клінічні дані, отримані у пацієнтів із середньотяжкою печінковою недостатністю (клас В за класифікацією Чайлд-Пью), вказують на значне посилення фармакологічної активності препарату. У пацієнтів з тяжкою печінковою недостатністю (клас З класифікації Чайлд-П'ю) клінічні дані відсутні. Пацієнти з порушенням функції нирок При призначенні Ксарелто пацієнтам з нирковою недостатністю (кліренс креатиніну 80-50 мл/хв) корекція дози не потрібна. При профілактиці інсульту та системної тромбоемболії у пацієнтів з фібриляцією передсердь неклапанного походження з нирковою недостатністю (кліренс креатиніну 49-30 мл/хв) рекомендована доза становить 15 мг один раз на день. При лікуванні ТГВ та ТЕЛА та профілактиці рецидивів ТГВ та ТЕЛА у пацієнтів з нирковою недостатністю (кліренс креатиніну 49-30 мл/хв) корекції дози не потрібне. Наявні обмежені клінічні дані демонструють значне підвищення концентрацій ривароксабану у пацієнтів з нирковою недостатністю (кліренс креатиніну 29-15 мл/хв). Для лікування цієї категорії пацієнтів Ксарелто слід застосовувати з обережністю. Застосування Ксарелто не рекомендується у пацієнтів із кліренсом креатиніну > 15 мл/хв. Перехід з антагоністів вітаміну K (АВК) на Ксарелто При профілактиці інсульту та системної тромбоемболії слід припинити лікування АВК та розпочати лікування Ксарелто при величині МНО > 3,0. При ТГВ та ТЕЛА слід припинити лікування АВК та розпочати лікування Ксарелто при величині МНО менше 2,5. При переході пацієнтів з АВК на Ксарелто після прийому Ксарелто значення МНО будуть помилково завищеними. МНО не підходить для визначення антикоагулянтної активності Ксарелто і тому не повинно використовуватися з цією метою (див. "Взаємодія з іншими лікарськими засобами та інші форми взаємодії"). Перехід із Ксарелто на антагоністи вітаміну К (АВК) Існує можливість виникнення недостатнього антикоагулянтного ефекту при переході з Ксарелто на АВК. У зв'язку з цим необхідно забезпечити достатній безперервний антикоагулянтний ефект під час подібного переходу за допомогою альтернативних антикоагулянтів. Слід зазначити, що Ксарелто сприятиме підвищенню МНО. Пацієнтам, які перейшли з Ксарелто на АВК, слід одночасно приймати АВК, доки МНО не досягне >2,0. Протягом перших двох днів перехідного періоду повинна застосовуватися стандартна доза АВК з наступною дозою АВК, яка визначається залежно від величини МНО. Таким чином, під час одночасного застосування Ксарелто та АВК МНО має визначатися не раніше ніж через 24 години після попереднього прийому, але до прийому наступної дози Ксарелто.Після припинення застосування Ксарелто значення МНО може бути визначено через 24 години після прийому останньої дози. Перехід із парентеральних антикоагулянтів на Ксарелто У пацієнтів, які отримують парентеральні антикоагулянти, застосування Ксарелто слід починати за 0-2 години до наступного планового парентерального введення препарату (наприклад, низькомолекулярного гепарину) або в момент припинення безперервного парентерального введення препарату (наприклад, внутрішньовенного введення нефракціонованого гепарину). Перехід із Ксарелто на парентеральні антикоагулянти Слід відмінити Ксарелто та ввести першу дозу парентерального антикоагулянту у той момент, коли потрібно було прийняти наступну дозу Ксарелто. Кардіоверсія при профілактиці інсульту та системної тромбоемболії Лікування препаратом Ксарелто може бути розпочато або продовжено у пацієнтів, яким може знадобитися кардіоверсія. При кардіоверсії під контролем надхарчової ехокардіографії (ЧПЕхо-КГ) у пацієнтів, які раніше не отримували антикоагулянтної терапії, для забезпечення адекватної антикоагуляції лікування Ксарелто має починатися щонайменше за 4 години до кардіоверсії.ПередозуванняБули зареєстровані рідкісні випадки передозування при прийомі ривароксабану до 600 мг без кровотеч або інших несприятливих реакцій. У зв'язку з обмеженим всмоктуванням очікується розвиток низькорівневого плато концентрації препарату без подальшого збільшення його середньої концентрації у плазмі при застосуванні доз, що перевищують терапевтичні, рівних 50 мг та вище. Специфічний антидот рівароксабану невідомий. У разі передозування для зниження всмоктування ривароксабану можна використовувати активоване вугілля. Враховуючи інтенсивне зв'язування з білками плазми, очікується, що ривароксабан не буде виводитися при проведенні діалізу. Лікування кровотеч Якщо у пацієнта, який отримує ривароксабан, виникло ускладнення у вигляді кровотечі, наступний прийом препарату слід відкласти або, при необхідності, відмінити лікування цим препаратом. Період напіввиведення ривароксабану становить приблизно 5-13 годин. Лікування має бути індивідуальним залежно від тяжкості та локалізації кровотечі. При необхідності можна використовувати відповідне симптоматичне лікування, таке як механічна компресія (наприклад, при важких носових кровотечах), хірургічний гемостаз з оцінкою його ефективності, інфузійна терапія та гемодинамічна підтримка, застосування препаратів крові (еритроцитарної маси або свіжозамороженої плазми, анемія або коагулопатія) або тромбоцитів. Якщо перераховані вище заходи не призводять до усунення кровотечі, можуть бути призначені специфічні прокоагулянтні препарати зворотної дії, такі як фактори згортання крові II, VII, IX і X у комбінації [Протромбіновий комплекс], антиінгібіторний коагулянтний комплекс або ептаког альфа [активований]. Однак у цей час досвід застосування цих препаратів у пацієнтів, які отримують Ксарелто, дуже обмежений. Очікується, що протаміну сульфат і вітамін К не впливають на протизгортальну активність ривароксабану. Є обмежений досвід застосування транексамової кислоти та відсутній досвід застосування амінокапронової кислоти та апротиніну у пацієнтів, які отримують Ксарелто. Наукове обґрунтування доцільності або досвід використання системного гемостатичного препарату десмопресин у пацієнтів, які отримують Ксарелто, немає.Запобіжні заходи та особливі вказівки" Застосування супутніх препаратів Застосування ривароксабану не рекомендується у пацієнтів, які отримують супутнє системне лікування азоловими протигрибковими препаратами (наприклад, кетоконазолом) або інгібіторами ВІЛ-протеаз (наприклад, ритонавіром). Ці препарати є потужними інгібіторами СУР 3А4 та Р-глікопротеїну. Таким чином, ці препарати можуть підвищувати концентрацію ривароксабану в плазмі крові до клінічно значущих значень (у 2,6 рази в середньому), що може призвести до підвищеного ризику кровотечі. Однак азоловий протигрибковий препарат флуконазол, помірний інгібітор CYP3A4, менш виражено впливає на експозицію ривароксабану і може застосовуватися з ним одночасно. Порушення функції нирок Рівароксабан слід з обережністю застосовувати у пацієнтів із середнім ступенем порушення функції нирок (КлКр 30-49 мл/хв), які отримують супутні препарати, які можуть призводити до підвищення концентрації ривароксабану в плазмі (див. розділ "Взаємодія з іншими лікарськими засобами") . У пацієнтів з тяжким ступенем порушення функції нирок (КлКр Клінічні дані щодо застосування ривароксабану у пацієнтів з тяжким порушенням функції нирок (КлКр За пацієнтами з тяжким порушенням функції нирок (КлКр 15-29 мл/хв) або підвищеним ризиком кровотечі, а також пацієнтами, які отримують супутнє системне лікування азоловими протигрибковими препаратами або інгібіторами ВІЛ-протеаз, необхідно проводити ретельне спостереження щодо наявності ознак кровотечі після початку лікування . Спостереження може здійснюватися шляхом проведення регулярного фізикального обстеження пацієнтів, ретельного контролю над станом дренажу післяопераційної рани, і навіть періодичного визначення гемоглобіну. Пацієнти з інсультом та/або ТІА в анамнезі Прийом препарату Ксарелто в дозі 2,5 мг двічі на день протипоказаний у пацієнтів з ГКС, які мають інсульт або ТІА в анамнезі. Було проведено дослідження лише кількох пацієнтів з ГКС, які мають в анамнезі інсульт або ТІА, але отримані обмежені дані демонструють відсутність клінічної вигоди від лікування ривароксабаном у таких пацієнтів. Пацієнти з геморагічним або лакунарним інсультом Пацієнти з ІХС або ЗПА з наявністю в анамнезі геморагічного або лакунарного інсульту не вивчали. Таким пацієнтам протипоказано лікування препаратом Ксарелто 2,5 мг двічі на день у комбінації з ацетилсаліцилової кислотою. Пацієнти з ішемічним нелакунарним інсультом Пацієнти з ІХС або ЗПА, у яких спостерігався ішемічний нелакунарний інсульт протягом попереднього місяця, не вивчали. Таким пацієнтам протипоказане лікування препаратом Ксарелто 2,5 мг двічі на день у комбінації з ацетилсаліцилової кислотою протягом першого місяця після інсульту. Ризик кровотечі Як і при прийомі інших антикоагулянтів, необхідно ретельно спостерігати пацієнтів, які приймають препарат Ксарелто®, для виявлення ознак кровотечі. У разі тяжкої кровотечі прийом препарату Ксарелто® має бути припинено. У клінічних дослідженнях кровотечі зі слизових оболонок (а саме: кровотеча з носа, ясен, шлунково-кишкового тракту, сечостатевої системи, включаючи аномальну вагінальну або посилену менструальну кровотечу) та анемія спостерігалися частіше при тривалому лікуванні ривароксабаном на додаток до монотерапії або подвійної антитроїци. Таким чином, на додаток до належного клінічного спостереження, лабораторне дослідження гемоглобіну/гематокриту може бути значущим для виявлення прихованих кровотеч та кількісної оцінки клінічної значущості явних кровотеч, які будуть вважатися допустимими. Препарат Ксарелто®, як і інші антитромботичні засоби, слід обережно застосовувати при лікуванні пацієнтів, які мають підвищений ризик кровотеч, у тому числі: вроджені чи набуті порушення згортання; неконтрольована тяжка артеріальна гіпертензія; активна шлунково-кишкова патологія з виразкою; нещодавно перенесена гостра виразка у шлунково-кишковому тракті; судинна ретинопатія; недавній внутрішньочерепний або внутрішньомозковий крововилив; інтраспінальні або інтрацеребральні судинні аномалії; нещодавно проведена хірургічна операція на головному, спинному мозку або офтальмологічна операція; бронхоектази або епізод легеневої кровотечі в анамнезі Слід бути обережним, якщо пацієнт одночасно отримує лікарські препарати, що впливають на гемостаз, такі як нестероїдні протизапальні препарати (НПЗП), інгібітори агрегації тромбоцитів, інші антитромботичні препарати або селективні інгібітори зворотного захоплення серотоніну (СІОЗ ). Пацієнти, які отримують препарат Ксарелто® у поєднанні з ацетилсаліциловою кислотою або препарат Ксарелто® у поєднанні з ацетилсаліциловою кислотою та клопідогрелом/тиклопідином, як тривале супутнє лікування можуть отримувати НПЗП, лише якщо позитивні ефекти лікування виправдовують наявний ризик кровотечі. У пацієнтів з ризиком виразки у шлунково-кишковому тракті можна використовувати відповідне профілактичне лікування (див. розділ "Взаємодія з іншими лікарськими засобами"). Будь-яке нез'ясовне зниження гемоглобіну або артеріального тиску має призводити до пошуку джерела кровотечі. У пацієнтів після ГКС ефективність та безпека препарату Ксарелто 2,5 мг двічі на день були вивчені у комбінації з антиагрегантним засобом ацетилсаліциловою кислотою або з ацетилсаліциловою кислотою та клопідогрелом/тиклопідином. Застосування у комбінованій терапії з іншими антиагрегантними та засобами (наприклад, прасугрелом або тикагрелором) не було вивчено, тому не рекомендовано до застосування. Спинальна анестезія При виконанні епідуральної/спінальної анестезії або спинномозкової пункції у пацієнтів, які отримують інгібітори агрегації тромбоцитів з метою профілактики тромбоемболічних ускладнень, існує ризик розвитку епідуральної або спинномозкової гематоми, що може призвести до тривалого паралічу. Ризик цих подій надалі підвищується при застосуванні постійного епідурального катетера або супутньої терапії лікарськими засобами, що впливають на гемостаз. Травматичне виконання епідуральної або спинномозкової пункції або повторна пункція також можуть збільшувати ризик. Пацієнти повинні бути під наглядом для виявлення ознак або симптомів неврологічних порушень (наприклад, оніміння або слабкість ніг, дисфункція кишечника або сечового міхура). При виявленні неврологічних розладів потрібна термінова діагностика та лікування. Лікар повинен зіставити потенційну користь та відносний ризик перед проведенням спинномозкового втручання пацієнтам, які отримують антикоагулянти, або яким планується призначення антикоагулянтів з метою профілактики тромбозів. Досвід клінічного застосування ривароксабану в дозі 2,5 мг двічі на день з ацетилсаліциловою кислотою або з ацетилсаліциловою кислотою та клопідогрелом або тіклопідином в описаних ситуаціях відсутній. З метою зниження потенційного ризику кровотечі, асоційованого з одночасним застосуванням ривароксабану та виконанням епідуральної/спінальної анестезії або спинальної пункції, слід враховувати фармакокінетичний профіль ривароксабану. Встановлення або видалення епідурального катетера або люмбальну пункцію краще проводити тоді, коли антикоагулянтний ефект рівароксабану оцінюється як слабкий (див. розділ "Фармакологічні властивості / Фармакокінетика"). Проте, точний час досягнення досить низького антикоагулянтного ефекту в кожного пацієнта невідомо. Слід звертати увагу на одночасне застосування інгібіторів агрегації тромбоцитів та у разі потреби припинити їх застосування. Хірургічні операції та втручання Якщо необхідно проведення інвазивної процедури або хірургічного втручання, прийом препарату Ксарелто 2,5 мг слід припинити принаймні за 12 годин до втручання, якщо це можливо, і на підставі клінічної оцінки лікаря. Якщо у пацієнта, який отримує інгібітори агрегації тромбоцитів, якому проводиться планове оперативне втручання, відсутня потреба в антиагрегантному ефекті, застосування інгібіторів агрегації тромбоцитів слід припинити, як зазначено в інструкції із застосування препарату, що надається виробником. Якщо процедуру не можна відкласти, необхідно провести порівняльну оцінку підвищеного ризику кровотечі та необхідності термінового втручання. Прийом препарату Ксарелто слід відновити як тільки це буде можливо після інвазивної процедури або хірургічного втручання, за умови, що клінічні показники будуть дозволяти і буде досягнутий адекватний гемостаз. Пацієнти із штучними клапанами серця На основі даних рандомізованого контрольованого клінічного дослідження порівняно з терапією препаратом Ксарелто® та антитромбоцитарної терапії, застосування препарату Ксарелто® не рекомендується для профілактики тромбозів у пацієнтів, які перенесли недавню транскатетерну заміну аортального клапана. Безпека та ефективність застосування препарату Ксарелто® не вивчалися у пацієнтів з будь-якими іншими штучними клапанами серця або у пацієнтів після інших втручань на клапанах серця, отже, немає даних, що підтверджують, що застосування препарату Ксарелто® забезпечує достатній антикоагулянтовий ефект у цих категорій пацієнтів. Пацієнти з високим ризиком потрійного позитивного антифосфоліпідного синдрому Застосування препарату Ксарелто® не рекомендується у пацієнтів, які мають тромбози в анамнезі, у яких діагностовано стійкий потрійний позитивний антифосфоліпідний синдром (наявність вовчакового антикоагулянту, антитіл до кардіоліпіну та антитіл до бета-2-глікопротеїну І). у порівнянні з терапією антагоністами вітаміну К (АВК). Шкірні реакції Під час проведення постмаркетингових спостережень повідомлялося про випадки виникнення синдрому Стівенса-Джонсона та токсичного епідермального некролізу. При першій появі важкої шкірної висипки (наприклад, при її поширенні, інтенсифікації та/або утворенні пухирів) або за наявності інших симптомів гіперчутливості, пов'язаних з ураженням слизової оболонки, слід припинити терапію препаратом Ксарелто. Жінки дітородного віку Препарат Ксарелто® можна застосовувати у жінок дітородного віку лише за умови застосування ефективних методів контрацепції. Подовження коригованого інтервалу QT На фоні лікування ривароксабаном подовження інтервалу QT не спостерігалося. Вплив на здатність до керування автотранспортом та управління механізмами На тлі прийому препарату відзначалося виникнення непритомності та запаморочення, які можуть впливати на здатність керувати транспортними засобами або іншими механізмами. Пацієнти, які мають подібні небажані реакції, не повинні керувати транспортними засобами або іншими механізмами. "Умови відпустки з аптекЗа рецептомВідео на цю тему
1 013,00 грн
967,00 грн
Склад, форма випуску та упаковка1 таблетка покрита плівковою оболонкою містить: Активна речовина: рівароксабан мікронізований - 2,5 мг Допоміжні речовини: целюлоза мікрокристалічна - 40,00 мг, кроскармелоза натрію - 3,00 мг, гіпромелоза 5сР -3,00 мг, лактози моногідрат - 35,70 мг, магнію стеарат – 0,60 мг, натрію лаурилсульфат – 0,20 мг; оболонка: барвник заліза оксид жовтий - 0,015 мг, гіпромелоза 15сР - 1,500 мг, макрогол 3350 - 0,500 мг, титану діоксид – 0,485 мг. Пігулки покриті плівковою оболонкою 2,5 мг. По 14 або 10 таблеток у блістери з Ал/ПП або Ал/ПВХ-ПВДХ. По 1, 2, 4, 7, 12, 14 блістерів по 14 таблеток або 10 блістерів по 10 таблеток разом з інструкцією із застосування в картонну коробку.Опис лікарської формиКруглі двоопуклі таблетки, вкриті плівковою оболонкою, світло-жовтого кольору. З одного боку методом видавлювання нанесений трикутник з позначенням дозування «2.5», з іншого боку логотип компанії Байер як хреста. На поперечному розрізі ядро білого кольору.Фармакотерапевтична групаАнтикоагулянтний засіб прямої діїФармакокінетикаВсмоктування та біодоступність Рівароксабан швидко всмоктується; максимальна концентрація досягається через 2-4 години після прийому таблетки. Після прийому внутрішньо ривароксабан всмоктується майже повністю і його біодоступність при прийомі таблеток 2,5 мг та 10 мг висока (80-100%) незалежно від їди. Прийом їжі не впливає на AUC (площа під кривою «концентрація-час») та Сmах при прийомі дози 10 мг. Таблетки Ксарелто у дозуванні 2,5 мг та 10 мг можуть прийматися як разом з їжею, так і натще. Фармакокінетика рівароксабану характеризується помірною міжіндивідуальною варіабельністю, коефіцієнт варіабельності Cv% становить від 30% до 40%. Розподіл Рівароксабан має високий ступінь зв'язування з білками плазми, вона становить приблизно 92 - 95%, в основному ривароксабан зв'язується з сироватковим альбуміном. Препарат має середній обсяг розподілу, становить приблизно 50 л. Метаболізм та виведення При внутрішньому прийомі приблизно 2/3 від отриманої дози ривароксабана метаболізується і виводиться половина нирками і друга половина - через кишечник. Треть отриманої дози, що залишилася, виводиться за допомогою прямої ниркової екскреції в незміненому вигляді, головним чином, за рахунок активної ниркової секреції. Рівароксабан метаболізується за допомогою ізоферментів цитохрому P450 - CYP3A4, CYP2J2, а також за допомогою механізмів, незалежних від системи цитохромів. Основними ділянками біотрансформації є окислення морфолінової групи та гідроліз амідних зв'язків. Згідно з даними, отриманими in vitro, ривароксабан є субстратом для білків-переносників Р-gp (Р-глікопротеїну) та Bcrp (білка стійкості раку молочної залози). Незмінений ривароксабан є єдиною активною сполукою у плазмі крові, основні або активні циркулюючі метаболіти у плазмі не виявлені. Рівароксабан, системний кліренс якого становить приблизно 10 л/год, можна віднести до лікарських речовин з низьким кліренсом. При виведенні ривароксабану з плазми кінцевий період напіввиведення становить від 5 до 9 годин у молодих пацієнтів та від 11 до 13 годин – у літніх пацієнтів. Стать/літній вік (старше 65 років) У пацієнтів похилого віку концентрації ривароксабану в плазмі крові вище, ніж у молодих пацієнтів; середнє значення AUC приблизно в 1,5 рази перевищує відповідні значення у молодих пацієнтів, головним чином, внаслідок зниження загального та ниркового кліренсу. У чоловіків та жінок клінічно значимих відмінностей фармакокінетики не виявлено. Маса тіла Занадто мала або велика маса тіла (менше 50 кг і більше 120 кг) лише незначно впливає на концентрацію ривароксабану в плазмі (відмінність становить менше 25%). Дитячий вік Дані щодо цієї вікової категорії відсутні. Міжетнічні відмінності Клінічно значимих відмінностей фармакокінетики та фармакодинаміки у пацієнтів європеоїдної, негроїдної, азіатської раси, а також у представників латиноамериканської, японської чи китайської етнічної приналежності не спостерігалося. Порушення функції печінки Вплив печінкової недостатності на фармакокінетику ривароксабану вивчався у хворих, розподілених відповідно до класифікації Чайлд-П'ю (відповідно до стандартних процедур у клінічних дослідженнях). Класифікація Чайлд-П'ю дозволяє оцінити прогноз для пацієнта з хронічним захворюванням печінки, головним чином цирозу. Для пацієнтів, яким планується проведення антикоагулянтної терапії, найважливішим наслідком порушення функції печінки є зменшення синтезу факторів зсідання крові в печінці. Оскільки цей показник відповідає лише одному з п'яти клінічних/біохімічних критеріїв, що становлять класифікацію Чайлд-П'ю, ризик розвитку кровотечі не зовсім чітко корелює з цією класифікацією. Питання лікування таких пацієнтів антикоагулянтами має вирішуватися незалежно від класу за класифікацією Чайлд-Пью. Ксарелто протипоказаний пацієнтам із захворюваннями печінки, що протікають з коагулопатією, що зумовлює клінічно значущий ризик кровотечі. У хворих з цирозом печінки та легким ступенем печінкової недостатності (клас А по Чайлд-П'ю) фармакокінетика ривароксабану лише незначно відрізнялася від відповідних показників у контрольній групі здорових добровольців (у середньому відзначалося збільшення AUC ривароксабану в 1,2 рази). Значних відмінностей фармакодинамічних властивостей між групами були відсутні. У хворих з цирозом печінки та печінковою недостатністю середнього ступеня тяжкості (клас В по Чайлд-П'ю) середня AUC ривароксабану була значно підвищена (в 2,3 рази) порівняно зі здоровими добровольцями внаслідок значно зниженого кліренсу лікарської речовини, що вказує на серйозне захворювання печінки. . Пригнічення активності фактора Ха було виражено сильніше (2,6 рази), ніж у здорових добровольців. Протромбіновий час також у 2,1 разу перевищував показники у здорових добровольців. За допомогою вимірювання протромбінового часу оцінюється зовнішній шлях коагуляції, що включає фактори згортання VII, X, V, II та I, які синтезуються у печінці. Пацієнти із середньотяжкою печінковою недостатністю більш чутливі до ривароксабану,що є наслідком тіснішого взаємозв'язку фармакодинамічних ефектів та фармакокінетичних параметрів, особливо між концентрацією та протромбіновим часом. Дані щодо пацієнтів із печінковою недостатністю класу С за класифікацією Чайлд-П'ю відсутні. Тому, у пацієнтів з цирозом печінки та порушенням функції печінки В та С за класифікацією Чайлд-П'ю прийом ривароксабану протипоказаний. Порушення функції нирок У хворих з нирковою недостатністю спостерігалося збільшення експозиції ривароксабану, обернено пропорційне до ступеня зниження ниркової функції, яка оцінювалася за кліренсом креатиніну. У пацієнтів з нирковою недостатністю легкої (кліренс креатиніну 50-80 мл/хв), середньої (кліренс креатиніну 30-49 мл/хв) або тяжкого ступеня тяжкості (кліренс креатиніну 15-29 мл/хв) спостерігалося 1,4-, 1, 5- та 1,6-кратне збільшення концентрацій ривароксабану в плазмі крові (AUC) відповідно порівняно зі здоровими добровольцями. Відповідне збільшення фармакодинамічних ефектів було більш вираженим. У пацієнтів з легкою, середньотяжкою та тяжкою нирковою недостатністю загальне пригнічення активності фактора Ха збільшувалося у 1,5, 1,9 та 2 рази порівняно зі здоровими добровольцями; протромбіновий час внаслідок дії фактора Ха також подовжувався в 1,3, 2,2 та 2,4 рази - відповідно. Дані про застосування Ксарелто у пацієнтів з кліренсом креатиніну 15-29 мл/хв обмежені, у зв'язку з чим слід бути обережним при застосуванні препарату у даної категорії пацієнтів. Дані про застосування Ксарелто у пацієнтів з кліренсом креатиніну < 15 мл/хв відсутні, тому не рекомендується застосовувати препарат у даної категорії пацієнтів.ФармакодинамікаМеханізм дії Рівароксабан - високоселективний прямий інгібітор фактора Ха, що має високу біодоступність при вживанні. Активація фактора Х з утворенням фактора Ха через внутрішній та зовнішній шляхи згортання відіграє центральну роль коагуляційному каскаді. Фактор Xa є компонентом протромбіназного комплексу, що формується, дія якого призводить до перетворення протромбіну в тромбін. В результаті ці реакції призводять до формування фібринового тромбу та активації тромбоцитів тромбіном. Одна молекула фактора Xa каталізує утворення понад 1000 молекул тромбіну, що отримало назву «тромбінового вибуху». Швидкість реакції пов'язаного в протромбіназі фактора Xa збільшується в 300000 разів у порівнянні з такою вільного фактора Xa, що забезпечує різкий стрибок на рівні тромбіну. Селективні інгібітори фактора Xa можуть зупинити "тромбіновий вибух". Таким чином,ривароксабан впливає на результати деяких специфічних або загальних лабораторних досліджень, що застосовуються для оцінки систем згортання. У людини спостерігається дозозалежне пригнічення активності фактора Ха. Фармакодинамічні ефекти У людини спостерігалося дозозалежне пригнічення фактора Ха. Рівароксабан має дозозалежний вплив на зміну протромбінового часу, який тісно корелює з концентрацією ривароксабану в плазмі крові (коефіцієнт кореляції 0,98), якщо для аналізу використовується набір Neoplastin®. При використанні інших реактивів результати відрізнятимуться. Протромбіновий час слід вимірювати в секундах, оскільки МНО (міжнародне нормалізоване відношення) відкалібровано та сертифіковано лише для похідних кумарину та не може застосовуватись для інших антикоагулянтів. У пацієнтів, яким проводяться великі ортопедичні операції, 5/95-процентили значень протромбінового часу (Neoplastin) через 24 години після прийому таблетки (тобто на максимумі ефекту) варіюють від 13 до 25 секунд.Також ривароксабан дозозалежно збільшує активований частковий тромбопластиновий час (АЧТВ) та результат HepTest; однак ці параметри не рекомендується використовувати для оцінки фармакодинамічних ефектів ривароксабану. Рівароксабан також впливає на активність антифактору Ха, проте стандартів для калібрування відсутні. У період лікування Ксарелто проводити моніторинг параметрів зсідання крові не потрібно. У здорових чоловіків та жінок старше 50 років подовження інтервалу QT електрокардіограми під впливом ривароксабану не спостерігалося.Показання до застосуванняПрофілактика смерті внаслідок серцево-судинних причин та інфаркту міокарда у пацієнтів після гострого коронарного синдрому (ОКС), що протікав з підвищенням кардіоспецифічних біомаркерів, у комбінованій терапії з ацетилсаліциловою кислотою або з ацетилсаліциловою кислотою та тиенопіри.Протипоказання до застосуванняПідвищена чутливість до ривароксабану або будь-якої допоміжної речовини таблеток. Клінічно значущі активні кровотечі (наприклад, внутрішньочерепний крововилив, шлунково-кишкова кровотеча). Захворювання печінки, що протікають з коагулопатією, що веде до клінічно значущого ризику кровотечі, у тому числі цирозу печінки та порушення функції печінки класу B і C за класифікацією Чайлд-П'ю. Вагітність та період лактації (період грудного вигодовування). Дитячий вік до 18 років (ефективність та безпека для пацієнтів цієї вікової групи не встановлені). Клінічні дані щодо застосування ривароксабану у пацієнтів з тяжкою нирковою недостатністю (кліренс креатиніну <15 мл/хв) відсутні. Тому застосування ривароксабану не рекомендується до застосування у цій категорії пацієнтів. Лікування ГКС за допомогою антиагрегантів у пацієнтів, які перенесли інсульт або транзиторну ішемічну атаку. Супутня терапія будь-якими іншими антикоагулянтами, наприклад, нефракціонованим гепарином, низькомолекулярними гепаринами (еноксапарин, далтепарин та ін.), похідними гепарину (фондапаринукс та ін.), пероральними антикоагулянтами (варфарин, апіксабан, сабран). або на ривароксабан (див. розділ "Спосіб застосування та дози") або при застосуванні нефракціонованого гепарину в дозах, необхідних для забезпечення функціонування центрального венозного або артеріального катетера. Уроджений дефіцит лактази, непереносимість лактози, глюкозо-галактозна мальабсорбція (у зв'язку з наявністю у складі лактози). З обережністю З обережністю слід застосовувати препарат: При лікуванні пацієнтів з підвищеним ризиком кровотечі (у тому числі при вродженій або набутій схильності до кровоточивості, неконтрольованої тяжкої артеріальної гіпертонії, виразкової хвороби шлунка та 12-палої кишки у стадії загострення, нещодавно перенесеної гострій виразці шлунка та 12-палої кишки, нещодавно перенесеному внутрішньочерепному або внутрішньомозковому крововиливі, за наявності відомих аномалій судин спинного або головного мозку, після нещодавно перенесеної операції на головному, спинному мозку або очах, за наявності бронхоектазів або легеневій кровотечі в анамнезі). При лікуванні пацієнтів з нирковою недостатністю середнього ступеня тяжкості (3049 мл/хв), які отримують одночасно препарати, що підвищують концентрацію ривароксабану в плазмі (див. розділ «Взаємодія з іншими лікарськими засобами»). При лікуванні пацієнтів з тяжкою нирковою недостатністю (кліренс креатиніну 15-29 мл/хв) слід бути обережним, оскільки концентрація ривароксабану в плазмі крові у таких пацієнтів може значно підвищуватися (в середньому в 1,6 раза) і внаслідок цього вони мають підвищений ризик кровотечі. . У пацієнтів, які отримують лікарські препарати, що впливають на гемостаз (наприклад, нестероїдні протизапальні засоби, антиагреганти або інші антитромботичні засоби). Ксарелто® не рекомендується застосовувати у пацієнтів, які отримують системне лікування протигрибковими препаратами азолової групи (наприклад, кетоконазолом, ітраконазолом, вориконазолом та позаконазолом) або інгібіторами протеази ВІЛ (наприклад, ритонавіром). Ці лікарські препарати є потужними інгібіторами ізоферменту CYP3A4 та Р-глікопротеїну. Як наслідок, ці лікарські препарати можуть підвищувати концентрацію ривароксабану у плазмі крові до клінічно значущого рівня (в середньому у 2,6 рази), що збільшує ризик розвитку кровотечі. Азоловий протигрибковий препарат флуконазол, помірний інгібітор CYP3A4, менш впливає на експозицію ривароксабану і може застосовуватися з ним одночасно (див. розділ «Взаємодія з іншими лікарськими препаратами»). Пацієнти з тяжкою нирковою недостатністю або підвищеним ризиком кровотечі та пацієнти, які отримують супутнє системне лікування протигрибковими препаратами азолової групи або інгібіторами протеази ВІЛ, після початку лікування повинні знаходитися під пильним контролем для своєчасного виявлення ускладнень у формі кровотечі.Вагітність та лактаціяКсарелто у жінок дітородного віку має застосовуватись лише на тлі ефективних методів контрацепції. Безпека та ефективність застосування Ксарелто у вагітних жінок не встановлені. Дані, отримані на експериментальних тваринах, показали виражену токсичність ривароксабану для материнського організму, пов'язану з фармакологічною дією препарату (наприклад, ускладнення у формі крововиливів) і що призводить до репродуктивної токсичності. Внаслідок можливого ризику розвитку кровотечі та здатності проникати через плаценту Ксарелто протипоказаний при вагітності. Дані щодо застосування Ксарелто для лікування жінок у період лактації відсутні. Дані, отримані на експериментальних тваринах, показують, що ривароксабан виділяється з грудним молоком. Ксарелто може застосовуватися лише після припинення грудного вигодовування.Побічна діяБезпека препарату Ксарелто оцінювалася в чотирьох дослідженнях III фази, що включали 6097 пацієнтів, які приймали препарат Ксарелто в дозі 10 мг і перенесли серйозні ортопедичні операції на нижніх кінцівках (тотальне ендопротезування тазостегнового суглоба або тотальне ендопротезування колінного суглоба), і отримували лікування максимум протягом 39 днів, і в трьох дослідженнях III фази лікування ВТЕ, що включали 4556 пацієнтів, які отримували або по 15 мг препарату Ксарелто двічі на день протягом 3 тижнів, після чого слідувала доза 20 мг один раз на день, або до 20 мг один раз на день тривалістю до 21 місяця. Крім того, безпека препарату Ксарелто також оцінювалася у 7750 пацієнтів з неклапанною фібриляцією передсердь у двох дослідженнях III фази, що отримали принаймні одну дозу препарату Ксарелто, а також у 10225 пацієнтів з ГКС, які отримали мінімум одну дозу препарату Ксарелто, що становить або 2,5 мг (двічі на добу), або 5 мг (два рази на добу), у поєднанні або з ацетилсаліциловою кислотою, або з ацетилсаліцилової кислотою та клопідогрелом або тіклопідином. У зв'язку з фармакологічним механізмом дії застосування препарату Ксарелто може бути пов'язане з підвищенням ризику прихованих або явних кровотеч з будь-яких тканин та органів, які можуть призвести до розвитку постгеморагічної анемії. Ризик кровотечі може бути підвищеним у таких групах пацієнтів, як, наприклад, пацієнти з тяжкою неконтрольованою артеріальною гіпертензією та/або приймають супутні лікарські препарати, що впливають на гемостаз. Ознаки, симптоми та тяжкість (включаючи смертельні наслідки) будуть варіювати в залежності від джерела та ступеня або вираженості кровотечі та/або анемії. Геморагічні ускладнення можуть виявлятися у вигляді слабкості, блідості, запаморочення, головного болю або незрозумілих набряків, задишки або шоку, розвиток якого не можна пояснити іншими причинами. У деяких випадках, як наслідок анемії, спостерігаються симптоми ішемії міокарда, такі як біль у грудній клітці або стенокардія. При застосуванні препарату Ксарелт реєструвалися і такі відомі ускладнення, вторинні по відношенню до тяжких кровотеч, як синдром тривалого здавлення та ниркова недостатність внаслідок гіпоперфузії. Таким чином, при оцінці стану будь-якого пацієнта, який отримує антикоагулянти, слід враховувати можливість розвитку кровотечі.Взаємодія з лікарськими засобамиФармакокінетичні взаємодії Рівароксабан в основному виводиться за допомогою опосередкованого цитохромом Р450 (СУР ЗА4, CYP 2J2) метаболізму в печінці та нирковою екскрецією незміненого препарату за участю Р-глікопротеїну (Р-gр)/системи транспортного білка Вcrp (білок стійкості раку молочної залози). Слід бути обережними при одночасному застосуванні ривароксабану з дронедароном у зв'язку з обмеженістю клінічних даних про спільне застосування. Інгібування СУР Рівароксабан не пригнічує CYP 3А4 або будь-які інші основні ізоформи CYP. Індукція СУР Рівароксабан не індукує CYP 3А4 або будь-які інші основні ізоформи CYP. Вплив на ривароксабан Одночасне застосування ривароксабану з потужними інгібіторами CYP 3А4 та P-gp може призвести до зниження печінкового та ниркового кліренсу, таким чином значно збільшити системну дію. Одночасне застосування ривароксабана з азоловим протигрибковим препаратом кетоконазолом (400 мг один раз на день), потужним інгібітором CYP 3А4 і P-gp, призводило до збільшення середньої рівноважної AUC в 2,6 рази і збільшення середньої Сmах ривароксабана в 1, посиленням фармакодинамічних ефектів препарату. Одночасне застосування ривароксабану з інгібітором протеази ВІЛ ритонавіром (600 мг 2 рази на день), потужним інгібітором CYP ЗА4 і P-gp, призводило до збільшення середньої AUC в 2,5 рази і збільшення середньої Сmах ривароксабана в 1,6 фармакодинамічних ефектів цього препарату. Тому ривароксабан не рекомендується застосовувати у пацієнтів, які отримують супутнє системне лікування азоловими протигрибковими препаратами або інгібіторами протеази ВІЛ. Інші активні речовини, що пригнічують хоча б один із шляхів елімінації ривароксабану, опосередкований або CYP 3А4, або P-gp, ймовірно, меншою мірою підвищуватимуть концентрацію ривароксабану в плазмі крові. Кларитроміцин (500 мг 2 рази на день), який вважається потужним інгібітором CYP 3А4 та помірним інгібітором P-gp, приводив до збільшення середньої AUC ривароксабану в 1,5 рази та збільшення його середньої Сmах в 1,4 рази. Це збільшення, близьке до величини нормальної мінливості AUC та Сmах, розглядалося як клінічно незначне. Еритроміцин (500 мг три рази на день), який помірно інгібує CYP 3А4 та P-gp, призводив до збільшення середньої AUC та Сmах ривароксабану в 1,3 рази. Це збільшення знаходилося в межах величини нормальної мінливості AUC та Сmах і розглядалося як клінічно незначуще. У пацієнтів з легким ступенем порушення функції нирок (КлКр 50-80 мл/хв) еритроміцин (500 мг 3 рази на день) викликав збільшення значень AUC ривароксабану в 1,8 рази та Сmах у 1,6 рази порівняно з пацієнтами з нормальною функцією нирок, які не отримували супутньої терапії. У пацієнтів із середнім ступенем порушення функції нирок (КлКр 30-49 мл/хв) еритроміцин викликав збільшення значень AUC ривароксабану в 2,0 рази та Сmах у 1,6 рази порівняно з пацієнтами з нормальною функцією нирок, які не отримували супутньої терапії (див. .розділ "З обережністю"). Флуконазол (400 мг один раз на день), який вважається помірним інгібітором CYP 3А4, приводив до збільшення середньої AUC ривароксабану в 1,4 рази і збільшення середньої Сmах в 1,3 рази. Це збільшення знаходилося в межах величини нормальної мінливості AUC і Сmах і розглядалося як клінічно незначне (див. розділ "Особливі вказівки"). Одночасне застосування ривароксабану з потужним індуктором CYP 3А4 та P-gp рифампіцином призводило до зменшення AUC ривароксабану в середньому приблизно на 50 % з паралельним зниженням його фармакодинамічних ефектів. Одночасне застосування ривароксабану з іншими потужними індукторами CYP ЗА4 (наприклад, фенітоїном, карбамазепіном, фенобарбіталом або Звіробоєм продірявленим) також може призвести до зниження концентрації ривароксабану в плазмі. Потужні індуктори CYP3A4 слід застосовувати з обережністю у пацієнтів з ІХС, ЗПА або після ГКС, які отримують препарат Ксарелто 2,5 мг двічі на добу. Фармакодинамічні взаємодії Після одночасного застосування еноксапарину (40 мг одноразово) з препаратом Ксарелто® (10 мг одноразово) спостерігався сумаційний ефект, пов'язаний з переважним впливом на активність фактора Ха без будь-якого додаткового впливу на показники згортання (ПВ (протромбіновий час), АЧТВ (активоване часткове) тромбопластиновий час) Еноксапарин не впливає на фармакокінетику ривароксабану. Клопідогрел (насичувальна доза 300 мг, за якою слідує підтримуюча доза 75 мг) не продемонстрував фармакокінетичної взаємодії (з препаратом Ксарелто® у дозі 15 мг), однак було зареєстровано значне збільшення часу кровотечі в підгрупі пацієнтів, яке не корелювало зі ступенем агрегації тромбо рецепторів до Р-селектину або GPIIb/IIIa Після одночасного застосування препарату Ксарелто (15 мг) та 500 мг напроксену клінічно значущого збільшення часу кровотечі не спостерігалося. Тим не менш, можуть зустрічатися пацієнти з більш вираженою фармакодинамічною відповіддю. У зв'язку з підвищеним ризиком кровотечі необхідно бути обережними при спільному застосуванні з будь-якими іншими антикоагулянтами. Необхідно бути обережними при сумісному застосуванні препарату Ксарелто з НПЗП (включаючи ацетилсаліцилову кислоту) та антиагрегантними засобами, оскільки застосування цих препаратів зазвичай підвищує ризик кровотечі. Перехід пацієнтів з варфарину (МНО = від 2,0 до 3,0) на препарат Ксарелто (20 мг) або з препарату Ксарелто (20 мг) на варфарин (МНО = від 2,0 до 3,0) збільшував протромбіновий час /МНО (Неопластин) більше, ніж за простої сумації ефектів (окремі значення МНО можуть досягати 12), тоді як вплив АЧТВ, придушення активності чинника Ха і впливом геть ендогенний потенціал тромбіну (ЭПТ) було адитивним. У разі необхідності дослідження фармакодинамічних ефектів препарату Ксарелто® під час перехідного періоду як необхідних тестів, на які не впливає варфарин, можна використовувати визначення активності антифактору Ха, протромбіназоіндукований час згортання та НЕР-тест. Починаючи з 4-го дня після припинення застосування варфарину всі лабораторні показники (зокрема ПВ, АЧТВ, інгібування активності фактора Ха та ЕПТ) відображають лише вплив препарату Ксарелто®. Якщо необхідно досліджувати фармакодинамічні ефекти варфарину під час перехідного періоду, можна використовувати значення МНО при Ctrough ривароксабану (через 24 години після прийому першої дози ривароксабану), оскільки в даний момент ривароксабан практично не впливає на цей показник. Між варфарином та препаратом Ксарелто® не було зареєстровано жодних фармакокінетичних взаємодій. Як і в разі застосування інших антикоагулянтів, необхідно дотримуватися обережності при сумісному застосуванні препарату Ксарелто з селективними інгібіторами зворотного захоплення серотоніну (СІЗЗС) та селективними інгібіторами зворотного захоплення серотоніну та норепінефрину (СІЗЗСН), оскільки застосування цих препаратів. Результати клінічних досліджень продемонстрували чисельне підвищення великих та невеликих клінічно значущих кровотеч у всіх групах лікування при сумісному застосуванні цих препаратів. Продукти харчування та молочні продукти Препарат Ксарелто® можна приймати незалежно від їди. Взаємодії відсутні Фармакокінетичні взаємодії між ривароксабаном та мідазоламом (субстрат CYP3A4), дигоксином (субстрат Р-глікопротеїну) або аторвастатином (субстрат CYP 3А4 та P-gp) відсутні. Одночасне призначення інгібітора протонного насоса омепразолу, антагоніста Н2-гістамінових рецепторів ранитидину, антациду гідроксиду алюмінію/гідроксиду магнію, напроксену, клопідогрелу або еноксапарину не впливає на біодоступність та фармакокінетикурів. Клінічно значимих фармакокінетичних та фармакодинамічних взаємодій при поєднаному прийомі препарату Ксарелто та ацетилсаліцилової кислоти у дозі 500 мг виявлено не було. Вплив на лабораторні показники Препарат Ксарелто впливає на показники згортання крові (ПВ, АЧТВ, Нер-тест) у зв'язку зі своїм механізмом дії.Спосіб застосування та дозиВсередину. Після гострого коронарного синдрому рекомендована доза становить одну таблетку Ксарелто 2,5 мг двічі на добу. Пацієнтам також необхідно приймати добову дозу ацетилсаліцилової кислоти 75-100 мг або добову дозу ацетилсаліцилової кислоти 75-100 мг у поєднанні з добовою дозою клопідогрелу 75 мг або стандартною добовою дозою тиклопідину. Лікування, що проводиться, регулярно оцінюється з точки зору дотримання балансу між ризиком розвитку ішемічних подій і ризиком кровотечі. Тривалість лікування становить 12 місяців. Лікування може бути продовжено до 24 місяців для окремих пацієнтів, оскільки дані щодо лікування такої тривалості обмежені. Лікування препаратом Ксарелто 2,5 мг слід розпочинати якомога раніше після стабілізації пацієнта під час поточного ГКС (включаючи процедури реваскуляризації). Лікування препаратом Ксарелто слід розпочинати мінімум через 24 години після госпіталізації. Прийом препарату Ксарелто 2,5 мг слід розпочинати тоді, коли парентеральне введення антикоагулянтів зазвичай припиняється. Препарат Ксарелто 2,5 мг слід приймати по одній таблетці двічі на день. Препарат Ксарелто 2,5 мг слід приймати незалежно від їди. Якщо доза пропущена, пацієнт повинен продовжити прийом препарату Ксарелто 2,5 мг у звичайній дозі, тобто наступний запланований відповідно до рекомендацій прийом. Якщо пацієнт не здатний проковтнути таблетку повністю, таблетка Ксарелто може бути подрібнена або змішана з водою або рідким харчуванням, наприклад, яблучним пюре безпосередньо перед прийомом. Подрібнена пігулка Ксарелто може бути введена через шлунковий зонд. Положення зонда в шлунково-кишковому тракті необхідно додатково узгоджувати з лікарем перед прийомом Ксарелто. Подрібнену таблетку слід вводити через шлунковий зонд у невеликій кількості води, після чого необхідно ввести невелику кількість води, щоб змити залишки препарату зі стінок зонда.ПередозуванняБули зареєстровані рідкісні випадки передозування до 600 мг без кровотеч або інших небажаних явищ. У зв'язку з обмеженим всмоктуванням очікується формування плато концентрації без подальшого збільшення середньої концентрації ривароксабану у плазмі при застосуванні супратерапевтичних доз, що дорівнює 50 мг або вище. Специфічного антидоту, що протидіє фармакодинамічних ефектів ривароксабану, немає. У разі передозування Ксарелто можна використовувати активоване вугілля для зменшення всмоктування препарату. У зв'язку зі значним зв'язуванням з білками плазми вважається, що ривароксабан не виводитиметься за допомогою гемодіалізу. Якщо у пацієнта, який отримує ривароксабан, виникло ускладнення у вигляді кровотечі, наступний прийом препарату слід відкласти або за необхідності взагалі відмінити лікування цим препаратом. Період напіввиведення ривароксабану становить приблизно від 5 до 13 годин. Лікування має бути індивідуальним залежно від тяжкості та локалізації кровотечі. При необхідності можна використовувати відповідне симптоматичне лікування, таке як механічна компресія (наприклад, при тяжких носових кровотечах), хірургічний гемостаз із застосуванням процедур контролю за продовженням кровотечі, інфузійна терапія та гемодинамічна підтримка, застосування препаратів крові (еритроцитарної маси або свіжозамороженої) того, виникла анемія чи коагулопатія) або тромбоцитів. Якщо не можна контролювати кровотечу за допомогою наведених вище процедур, можна використовувати введення специфічних прокоагулянтних препаратів зворотної дії, таких як концентрат протромбінового комплексу, концентрат активованого протромбінового комплексу або рекомбінантний фактор VIIa. Однак, в даний час досвід застосування цих препаратів у пацієнтів, які отримують Ксарелто®, дуже обмежений. Передбачається, що протаміну сульфат і вітамін К не впливатимуть на антикоагулянтну активність ривароксабану. Досвіду застосування з антифібринолітичними препаратами (транексамова кислота, амінокапронова кислота) у пацієнтів, які отримують Ксарелто, також немає. Не існує і наукового логічного обґрунтування застосування системних гемостатиків, десмопресину та апротиніну, у пацієнтів, які отримують Ксарелто, а також досвіду застосування цих препаратів у цій групі.Запобіжні заходи та особливі вказівкиЗастосування супутніх препаратів Застосування ривароксабану не рекомендується у пацієнтів, які отримують супутнє системне лікування азоловими протигрибковими препаратами (наприклад, кетоконазолом) або інгібіторами ВІЛ-протеаз (наприклад, ритонавіром). Ці препарати є потужними інгібіторами СУР 3А4 та Р-глікопротеїну. Таким чином, ці препарати можуть підвищувати концентрацію ривароксабану в плазмі крові до клінічно значущих значень (у 2,6 рази в середньому), що може призвести до підвищеного ризику кровотечі. Однак азоловий протигрибковий препарат флуконазол, помірний інгібітор CYP3A4, менш виражено впливає на експозицію ривароксабану і може застосовуватися з ним одночасно. Порушення функції нирок Рівароксабан слід обережно застосовувати у пацієнтів із середнім ступенем порушення функції нирок (КлКр 30-49 мл/хв), які отримують супутні препарати, які можуть призводити до підвищення концентрації ривароксабану в плазмі (див. розділ "Взаємодія з іншими лікарськими засобами"). У пацієнтів з тяжким ступенем порушення функції нирок (КлКр Клінічні дані щодо застосування ривароксабану у пацієнтів з тяжким порушенням функції нирок (КлКр За пацієнтами з тяжким порушенням функції нирок (КлКр 15-29 мл/хв) або підвищеним ризиком кровотечі, а також пацієнтами, які отримують супутнє системне лікування азоловими протигрибковими препаратами або інгібіторами ВІЛ-протеаз, необхідно проводити ретельне спостереження щодо наявності ознак кровотечі після початку лікування . Спостереження може здійснюватися шляхом проведення регулярного фізикального обстеження пацієнтів, ретельного контролю над станом дренажу післяопераційної рани, і навіть періодичного визначення гемоглобіну. Пацієнти з інсультом та/або ТІА в анамнезі Прийом препарату Ксарелто в дозі 2,5 мг двічі на день протипоказаний у пацієнтів з ГКС, які мають інсульт або ТІА в анамнезі. Було проведено дослідження лише кількох пацієнтів з ГКС, які мають в анамнезі інсульт або ТІА, але отримані обмежені дані демонструють відсутність клінічної вигоди від лікування ривароксабаном у таких пацієнтів. Пацієнти з геморагічним або лакунарним інсультом Пацієнти з ІХС або ЗПА з наявністю в анамнезі геморагічного або лакунарного інсульту не вивчали. Таким пацієнтам протипоказано лікування препаратом Ксарелто 2,5 мг двічі на день у комбінації з ацетилсаліцилової кислотою. Пацієнти з ішемічним нелакунарним інсультом Пацієнти з ІХС або ЗПА, у яких спостерігався ішемічний нелакунарний інсульт протягом попереднього місяця, не вивчали. Таким пацієнтам протипоказане лікування препаратом Ксарелто 2,5 мг двічі на день у комбінації з ацетилсаліцилової кислотою протягом першого місяця після інсульту. Ризик кровотечі Як і при прийомі інших антикоагулянтів, необхідно ретельно спостерігати пацієнтів, які приймають препарат Ксарелто®, для виявлення ознак кровотечі. У разі тяжкої кровотечі прийом препарату Ксарелто® має бути припинено. У клінічних дослідженнях кровотечі зі слизових оболонок (а саме: кровотеча з носа, ясен, шлунково-кишкового тракту, сечостатевої системи, включаючи аномальну вагінальну або посилену менструальну кровотечу) та анемія спостерігалися частіше при тривалому лікуванні ривароксабаном на додаток до монотерапії або подвійної антитроїци. Таким чином, на додаток до належного клінічного спостереження, лабораторне дослідження гемоглобіну/гематокриту може бути значущим для виявлення прихованих кровотеч та кількісної оцінки клінічної значущості явних кровотеч, які будуть вважатися допустимими. Препарат Ксарелто®, як і інші антитромботичні засоби, слід обережно застосовувати при лікуванні пацієнтів, які мають підвищений ризик кровотеч, у тому числі: вроджені чи набуті порушення згортання; неконтрольована тяжка артеріальна гіпертензія; активна шлунково-кишкова патологія з виразкою; нещодавно перенесена гостра виразка у шлунково-кишковому тракті; судинна ретинопатія; недавній внутрішньочерепний або внутрішньомозковий крововилив; інтраспінальні або інтрацеребральні судинні аномалії; нещодавно проведена хірургічна операція на головному, спинному мозку або офтальмологічна операція; бронхоектази або епізод легеневої кровотечі в анамнезі Слід бути обережним, якщо пацієнт одночасно отримує лікарські препарати, що впливають на гемостаз, такі як нестероїдні протизапальні препарати (НПЗП), інгібітори агрегації тромбоцитів, інші антитромботичні препарати або селективні інгібітори зворотного захоплення серотоніну (СІОЗ ). Пацієнти, які отримують препарат Ксарелто® у поєднанні з ацетилсаліциловою кислотою або препарат Ксарелто® у поєднанні з ацетилсаліциловою кислотою та клопідогрелом/тиклопідином, як тривале супутнє лікування можуть отримувати НПЗП, лише якщо позитивні ефекти лікування виправдовують наявний ризик кровотечі. У пацієнтів з ризиком розвитку шлунково-кишкового тракту можна використовувати відповідне профілактичне лікування (див. розділ "Взаємодія з іншими лікарськими засобами"). Будь-яке нез'ясовне зниження гемоглобіну або артеріального тиску має призводити до пошуку джерела кровотечі. У пацієнтів після ГКС ефективність та безпека препарату Ксарелто 2,5 мг двічі на день були вивчені у комбінації з антиагрегантним засобом ацетилсаліциловою кислотою або з ацетилсаліциловою кислотою та клопідогрелом/тиклопідином. Застосування у комбінованій терапії з іншими антиагрегантними та засобами (наприклад, прасугрелом або тикагрелором) не було вивчено, тому не рекомендовано до застосування. Спинальна анестезія При виконанні епідуральної/спінальної анестезії або спинномозкової пункції у пацієнтів, які отримують інгібітори агрегації тромбоцитів з метою профілактики тромбоемболічних ускладнень, існує ризик розвитку епідуральної або спинномозкової гематоми, що може призвести до тривалого паралічу. Ризик цих подій надалі підвищується при застосуванні постійного епідурального катетера або супутньої терапії лікарськими засобами, що впливають на гемостаз. Травматичне виконання епідуральної або спинномозкової пункції або повторна пункція також можуть збільшувати ризик. Пацієнти повинні бути під наглядом для виявлення ознак або симптомів неврологічних порушень (наприклад, оніміння або слабкість ніг, дисфункція кишечника або сечового міхура). При виявленні неврологічних розладів потрібна термінова діагностика та лікування. Лікар повинен зіставити потенційну користь та відносний ризик перед проведенням спинномозкового втручання пацієнтам, які отримують антикоагулянти, або яким планується призначення антикоагулянтів з метою профілактики тромбозів. Досвід клінічного застосування ривароксабану в дозі 2,5 мг двічі на день з ацетилсаліциловою кислотою або з ацетилсаліциловою кислотою та клопідогрелом або тіклопідином в описаних ситуаціях відсутній. З метою зниження потенційного ризику кровотечі, асоційованого з одночасним застосуванням ривароксабану та виконанням епідуральної/спінальної анестезії або спинальної пункції, слід враховувати фармакокінетичний профіль ривароксабану. Встановлення або видалення епідурального катетера або люмбальну пункцію краще проводити тоді, коли антикоагулянтний ефект рівароксабану оцінюється як слабкий (див. розділ "Фармакологічні властивості/Фармакокінетика"). Проте, точний час досягнення досить низького антикоагулянтного ефекту в кожного пацієнта невідомо. Слід звертати увагу на одночасне застосування інгібіторів агрегації тромбоцитів та у разі потреби припинити їх застосування. Хірургічні операції та втручання Якщо необхідно проведення інвазивної процедури або хірургічного втручання, прийом препарату Ксарелто 2,5 мг слід припинити принаймні за 12 годин до втручання, якщо це можливо, і на підставі клінічної оцінки лікаря. Якщо у пацієнта, який отримує інгібітори агрегації тромбоцитів, якому проводиться планове оперативне втручання, відсутня потреба в антиагрегантному ефекті, застосування інгібіторів агрегації тромбоцитів слід припинити, як зазначено в інструкції із застосування препарату, що надається виробником. Якщо процедуру не можна відкласти, необхідно провести порівняльну оцінку підвищеного ризику кровотечі та необхідності термінового втручання. Прийом препарату Ксарелто слід відновити як тільки це буде можливо після інвазивної процедури або хірургічного втручання, за умови, що клінічні показники будуть дозволяти і буде досягнутий адекватний гемостаз. Пацієнти із штучними клапанами серця На основі даних рандомізованого контрольованого клінічного дослідження порівняно з терапією препаратом Ксарелто® та антитромбоцитарної терапії, застосування препарату Ксарелто® не рекомендується для профілактики тромбозів у пацієнтів, які перенесли недавню транскатетерну заміну аортального клапана. Безпека та ефективність застосування препарату Ксарелто® не вивчалися у пацієнтів з будь-якими іншими штучними клапанами серця або у пацієнтів після інших втручань на клапанах серця, отже, немає даних, що підтверджують, що застосування препарату Ксарелто® забезпечує достатній антикоагулянтовий ефект у цих категорій пацієнтів. Пацієнти з високим ризиком потрійного позитивного антифосфоліпідного синдрому Застосування препарату Ксарелто® не рекомендується у пацієнтів, які мають тромбози в анамнезі, у яких діагностовано стійкий потрійний позитивний антифосфоліпідний синдром (наявність вовчакового антикоагулянту, антитіл до кардіоліпіну та антитіл до бета-2-глікопротеїну І). у порівнянні з терапією антагоністами вітаміну К (АВК). Шкірні реакції Під час проведення постмаркетингових спостережень повідомлялося про випадки виникнення синдрому Стівенса-Джонсона та токсичного епідермального некролізу. При першій появі важкої шкірної висипки (наприклад, при її поширенні, інтенсифікації та/або утворенні пухирів) або за наявності інших симптомів гіперчутливості, пов'язаних з ураженням слизової оболонки, слід припинити терапію препаратом Ксарелто. Жінки дітородного віку Препарат Ксарелто® можна застосовувати у жінок дітородного віку лише за умови застосування ефективних методів контрацепції. Подовження коригованого інтервалу QT На фоні лікування ривароксабаном подовження інтервалу QT не спостерігалося. Вплив на здатність до керування автотранспортом та управління механізмами На тлі прийому препарату відзначалося виникнення непритомності та запаморочення, які можуть впливати на здатність керувати транспортними засобами або іншими механізмами. Пацієнти, які мають подібні небажані реакції, не повинні керувати транспортними засобами або іншими механізмами.Умови відпустки з аптекЗа рецептомВідео на цю тему