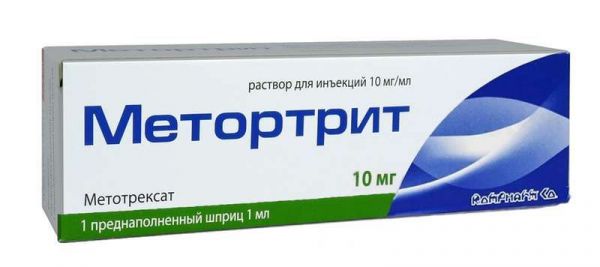
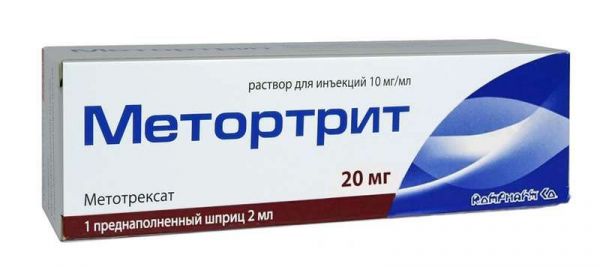
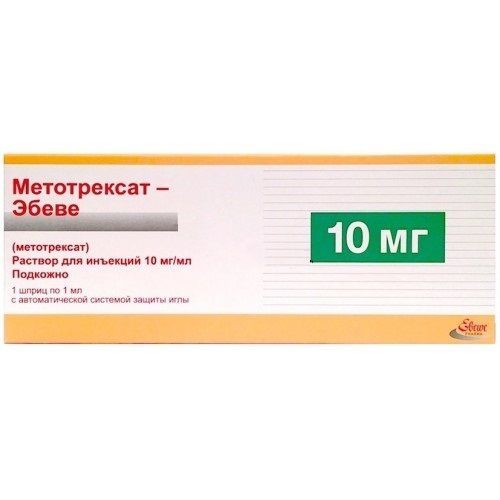
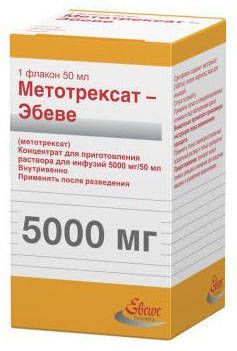
Противоопухолевые Хиты продаж
Склад, форма випуску та упаковкаПігулки - 1 таб. Діюча речовина: абіратерону ацетат 250 мг; Допоміжні речовини: целюлоза мікрокристалічна (PH 101) 216,00 мг, лактози моногідрат 189,00 мг, кроскармелоза натрію 22,50 мг, повідон К-29/32 7,00 мг, натрію лаурилсульфат 17,0 ,50 мг, стеарат магнію 10,00 мг. По 120 таблеток у банку з поліетилену високої щільності, закупорену пластиковою кришкою із пристроєм захисту від дітей. По одному банку разом із інструкцією із застосування у пачці з картону.Опис лікарської формиОвальні, двоопуклі таблетки від майже білого до світло-коричневого або коричневого кольору з гравіюванням "А1" на одній стороні і "Н" на іншій; на обох сторонах таблетки є фаска.Фармакотерапевтична групаІнші антагоністи гормонів та їх інші аналоги.ФармакокінетикаФармакокінетика абіратерону ацетату та абіратерону була вивчена у здорових добровольців, у пацієнтів з пізніми стадіями метастатичного раку передміхурової залози та у неонкологічних пацієнтів з нирковою або печінковою недостатністю. Абіратерону ацетат in vivo швидко перетворюється на абіратерон, який є інгібітором біосинтезу андрогенів. Абсорбція При пероральному застосуванні абіратерону натще час досягнення максимальної концентрації абіратерону в плазмі становить приблизно 2 години. Прийом абіратерону з їжею в порівнянні з прийомом препарату натще призводить до 10-кратного збільшення площі під кривою "концентрація-час" (AUC) і 17-кратного збільшення максимальної концентрації абіратерону (Сmах) залежно від жирності прийнятої їжі. Зважаючи на нормальну різноманітність вмісту та складу їжі, прийом абіратерону з їжею має здатність надавати різноманітну системну дію. Тому абіратерон не можна приймати з їжею. Розподіл Зв'язок із білками плазми міченого 14С-абіратерону становить 99,8%. Об'єм розподілу, що здається, становить приблизно 5 630 л, що свідчить про те, що абіратерон активно розподіляється в периферичних тканинах. Метаболізм При пероральному застосуванні 14С-абіратерону ацетату в капсулах абіратерону ацетат гідролізується до абіратерону, який у свою чергу піддається метаболізму, включаючи сульфатування, гідроксилювання та окиснення, головним чином у печінці. Більшість циркулюючого 14С-абіратерону (приблизно 92%) знаходилася у формі метаболітів абіратерону. З 15 піддаються виявлення метаболітів на кожен із двох основних метаболітів - абіратерону сульфат і N-оксид абіратерону сульфат - припадало по 43% загальної радіоактивності. Виведення За даними досліджень, проведених за участю здорових добровольців, середній період напіввиведення абіратерону у плазмі становить приблизно 15 годин. При пероральному прийомі міченого 14С-абіратерону ацетату в дозі 1 г приблизно 88% радіоактивної дози виводилося через кишківник і приблизно 5% виводилося нирками. Основними речовинами, знайденими у фекаліях, були незмінений абіратерону ацетат та абіратерон (приблизно 55% та 22% введеної дози відповідно). Особливі групи пацієнтів Пацієнти з печінковою недостатністю Фармакокінетика абіратерону вивчалася у пацієнтів з легким та помірним ступенем печінкової недостатності (клас А та В за класифікацією Чайлд-П'ю відповідно) та у здорових добровольців. Системна дія абіратерону після одноразового застосування внутрішньо в дозі 1 г збільшувалася приблизно на 11% у пацієнтів з легким ступенем печінкової недостатності та на 260% у пацієнтів з помірним ступенем печінкової недостатності. Середній період напіввиведення абіратерону збільшується приблизно до 18 годин у пацієнтів з легким ступенем печінкової недостатності та приблизно до 19 годин у пацієнтів з помірним ступенем печінкової недостатності. Для пацієнтів, які мають легкий ступінь печінкової недостатності, корекція дози абіратерону не потрібна.Застосування абіратерону у пацієнтів із порушенням функції печінки середнього та тяжкого ступеня протипоказано. Пацієнтам, у яких у процесі терапії препаратом розвинулася гепатотоксичність, може знадобитися тимчасове відміна препарату та корекція дози. Пацієнти з нирковою недостатністю Фармакокінетику абіратерону порівнювали у пацієнтів з термінальною стадією ниркової недостатності, які отримують стандартну схему гемодіалізу, та у пацієнтів з нормальною функцією нирок. Системна дія абіратерону ацетату після прийому внутрішньо в дозі 1 г у пацієнтів з термінальною стадією ниркової недостатності, які отримують гемодіаліз, не збільшувалася. Застосування абіратерону у пацієнтів з раком передміхурової залози з порушенням функції нирок тяжкого ступеня протипоказано, оскільки клінічні дані про застосування абіратерону у таких пацієнтів відсутні. Вплив на інтервал QT Встановлено, що абіратерон не має значного впливу на інтервал QT/QTc.ФармакодинамікаМеханізм дії Абіратерону ацетат in vivo перетворюється на абіратерон, який є інгібітором біосинтезу андрогенів. Зокрема, абіратерон селективно пригнічує активність ферменту 17-гідроксилази/С17,20-ліази (CYP17). Цей фермент експресується і є необхідним для біосинтезу андрогенів у яєчках, надниркових залозах і клітинах пухлини передміхурової залози. CYP17 каталізує перетворення прегненолону та прогестерону шляхом 17α-гідроксилування та розриву зв'язку З 17,20 у попередники тестостерону: дегідроепіандростерон та андростендіон відповідно. Гальмування активності CYP17 також супроводжується посиленням синтезу мінералокортикоїдів у надниркових залозах. Андроген-чутливий рак передміхурової залози реагує на лікування, що знижує концентрацію андрогенів. Антиандрогенна терапія, наприклад застосування агоністів люліберину або проведення орхідектомії, послаблюють синтез андрогенів у яєчках, але не впливають на синтез андрогенів у надниркових залозах та пухлинах. Застосування абіратерону спільно з агоністами люліберину (або орхідектомією) знижує концентрацію тестостерону в сироватці крові до рівня, нижчого від порога визначення. Фармакодинаміка Абіратерон знижує концентрацію тестостерону та інших андрогенів у сироватці нижче тих показників, які вдається отримати на фоні застосування агоністів люліберину або після орхідектомії. Це відбувається через селективне інгібування ферменту CYP17, який потрібний для біосинтезу андрогенів. Концентрація простатспецифічного антигену (ПСА) є біомаркером у пацієнтів з раком передміхурової залози. Застосування спіронолактону Пацієнтам, які брали участь у основних клінічних дослідженнях, заборонялося застосовувати спіронолактон, т.к. його молекули зв'язуються з рецепторами андрогенів та можуть підвищувати концентрацію ПСА. Аналгетичний ефект Частка пацієнтів, у яких відзначався паліативний аналгетичний ефект, була достовірно вищою при застосуванні абіратерону порівняно з групою плацебо. Крім того, порівняно з пацієнтами, які отримували плацебо, у меншої частки пацієнтів, які отримували абіратерон, відзначалося прогресування больового синдрому. Ризик розвитку кісткових ускладнень У порівнянні з групою плацебо у меншої частки пацієнтів, які отримували абіратерон, відзначалися випадки ураження кісткової тканини, до яких були віднесені патологічний перелом, спинальна компресія, паліативне опромінення кістки, хірургічне лікування кістки.Показання до застосуванняПрепарат Абірат у комбінації з преднізолоном призначений для лікування метастатичного кастраційно-резистентного раку передміхурової залози.Протипоказання до застосуванняГіперчутливість до діючої або будь-якої допоміжної речовини препарату. Дитячий вік віком до 18 років. Середній та тяжкий ступінь печінкової недостатності. Тяжкий ступінь ниркової недостатності. З обережністю: дефіцит лактази, непереносимість лактози, глюкозо-галактозна мальабсорбція. Слід виявляти обережність при лікуванні пацієнтів, стан яких може погіршуватися при підвищенні артеріального тиску або розвитку гіпокаліємії, наприклад, у пацієнтів із серцевою недостатністю, з недавно перенесеним інфарктом міокарда або шлуночковою аритмією; фракцією викиду лівого шлуночка менше 50%, серцевою недостатністю III-IV функціонального класу за класифікацією NYHA, тяжкою або нестабільною стенокардією.Вагітність та лактаціяАбіратерон не застосовується у жінок. Даних щодо застосування абіратерону у вагітних жінок немає. Абіратерон протипоказаний вагітним та здатним завагітніти жінкам. Невідомо, чи проникає абіратерон у грудне молоко.Побічна діяНайчастішими небажаними явищами при лікуванні препаратом Абірат є периферичні набряки, гіпокаліємія, підвищення артеріального тиску, інфекції сечовивідних шляхів, гематурія, збільшення активності ACT, збільшення активності АЛТ, диспепсія, переломи. Небажані реакції систематизовані щодо кожної із систем органів з використанням наступної класифікації частоти народження: дуже часто (≥1/10); часто (≥1/100, Інфекційні захворювання - Дуже часто: інфекції сечовивідних шляхів. Часто сепсис. Порушення зі сторін ендокринної системи: - Нечасто: недостатність функції надниркових залоз. Лабораторні та інструментальні дані - Дуже часто: гіпокаліємія. Часто: гіпертригліцеридемія, підвищення активності АЛТ та ACT. Порушення з боку скелетно-м'язової та сполучної тканини - Часто: переломи (за винятком патологічних переломів). Нечасто: рабдоміоліз, міопатія. Порушення з боку нирок та сечовивідних шляхів: - Часто: гематурія. Порушення з боку судин – Дуже часто: підвищення артеріального тиску. Порушення з боку серця: Часто: серцева недостатність, у тому числі гостра серцева недостатність, лівошлуночкова недостатність, зменшення фракції викиду лівого шлуночка; стенокардія, аритмія, фібриляція передсердь, тахікардія. Частота невідома: інфаркт міокарда. Порушення з боку дихальної системи, органів грудної клітки та середостіння - Рідко: алергічний альвеоліт. Порушення з боку шлунково-кишкового тракту Дуже часто: діарея. Часто диспепсія. Порушення з боку печінки та жовчовивідних шляхів - Рідко: блискавичний гепатит, гостра печінкова недостатність. Загальні розлади Дуже часто: периферичні набряки. Порушення з боку шкіри та підшкірних тканин - Часто: висипання на шкірі.Взаємодія з лікарськими засобамиПотенційний вплив інших препаратів на дію абіратерону При дослідженні фармакокінетичної взаємодії сильного індуктора ізоферменту CYP3A4 на здорових добровольцях – рифампіцину 600 мг на день протягом 6 днів, а потім разової дози абіратерону 1000 мг – середня плазмова AUC∞ абіратерону знижувалася на 55%. Слід уникати спільного застосування абіратерону та сильних індукторів ізоферменту CYP3A4 (наприклад, фенітоїн, карбамазепін, рифампіцин, рифабутин, рифапентин, фенобарбітал, звіробій продірявлений). Призначення цієї групи препаратів можливе лише після ретельної оцінки клінічної ефективності. У клінічних дослідженнях фармакокінетичних взаємодій лікарських засобів у здорових добровольців застосування кетоконазолу, сильного інгібітору ізоферменту CYP3A4 не впливало на клінічно значний вплив на фаракокінетику абіратерону. Потенційний вплив абіратерону на дію інших лікарських препаратів Абіратерон пригнічує печінкові ізоферменти, що беруть участь у метаболізмі лікарських препаратів – CYP2D6 та CYP2C8. У клінічному дослідженні щодо ефективності абіратерону (плюс преднізон) при одноразовому введенні субстрату CYP2D6 декстрометорфану системний вплив декстрометорфану збільшився приблизно в 2,9 рази. AUC0-24ч для дектрорфану, активного метаболіту дектрометорфану, збільшилася приблизно на 33%. Рекомендується з обережністю застосовувати абіратерон пацієнтам, які отримують препарати, які метаболізуються ізферментом CYP2D6, особливо це стосується препаратів з вузьким терапевтичним індексом. У таких випадках слід розглянути можливість зниження дози препаратів з вузьким терапевтичним індексом, що метаболізуються ізоферментом CYP2D6, у тому числі таких препаратів, як метопролол, пропранолол, дезіпрамін, венлафаксин, галоперидол, рисперидон, пропафенон, флекаїнід, кодеїн. У такому ж дослідженні щодо ефективності абіратерону (плюс преднізон) при одноразовому введенні субстрату CYP1A2 теофіліну не спостерігалося системного впливу теофіліну. У дослідженні CYP2C8 взаємодії препарат-препарат на здорових добровольцях AUC піоглітазону була збільшена на 46% та AUCs М-III та M-IV, кожного з активних метаболітів піоглітазону, знизилася на 10% при введенні піоглітазону разом при одноразовому введенні абіратерону0. Хоча ці результати показують, що не очікується клінічно значущих збільшення впливу, якщо абіратерон застосовують у поєднанні з іншими препаратами, які метаболізуються переважно CYP2C8, пацієнти повинні спостерігатися на наявність ознак токсичності, пов'язаних із субстратом CYP2C8 з вузьким терапевтичним індексом, якщо він застосовується одночасно з абіратероном. Лікарські засоби, здатні подовжувати інтервал QT Оскільки андрогенна деприваційна терапія може призводити до подовження інтервалу QT, рекомендується виявляти обережність при застосуванні абіратерону з іншими лікарськими засобами, здатними подовжувати інтервал QT, або лікарськими засобами, здатними викликати шлуночкову тахікардію типу "пірует", такими як антиаритмічні ліки. хінідин дизопірамід) або класу III (наприклад, аміодарон, соталол, дофетилід, ібутилід), метадон, моксифлоксацин, антипсихотичні препарати тощо. Спільне застосування зі спіронолактоном Спіронолактон зв'язується з рецепторами андрогенів та може сприяти підвищенню концентрації ПСА. Застосування спіронолактону не рекомендовано у пацієнтів, які приймають абіратерон.Спосіб застосування та дозиДози Рекомендована добова доза препарату Абірат становить 1 г (4 таблетки по 250 мг) 1 раз на день за 1 годину до їди або через 2 години після їди. Таблетки слід ковтати повністю, не розжовуючи, запиваючи невеликою кількістю води. Препарат Абірат застосовується разом із низькими дозами преднізолону. Рекомендована доза преднізолону становить 10 мг на добу. Препарат Абірат не можна приймати з їжею. Протягом 1 години після прийому препарату не рекомендується їда. До початку лікування препаратом Абірат, кожні 2 тижні протягом перших 3 місяців лікування, а потім щомісяця слід вимірювати активність сироваткових трансаміназ та концентрацію білірубіну. Артеріальний тиск, концентрацію калію в крові та ступінь затримки рідини в організмі слід оцінювати щомісяця. При пропущенні чергової добової дози препарату Абірат®, преднізолону наступного дня слід прийняти звичайну дозу пропущеного препарату. Корекція дози у пацієнтів із порушенням функції печінки Корекція дози у пацієнтів з порушенням функції печінки легко не вимагається. Немає даних про ефективність та безпеку абіратерону при неодноразовому застосуванні у пацієнтів з порушенням функції печінки помірним або тяжким ступенем (клас В або С по Чайлд-П'ю), тому неможливо передбачити необхідну корекцію дози. Препарат Абірат не можна призначати пацієнтам з порушенням функції печінки середнього та тяжкого ступеня. Якщо в ході лікування препаратом у пацієнтів розвинулися ознаки гепатотоксичності (підвищення активності аланінамінотрансферази (АЛТ) або аспартатамінотрансферази (ACT), що в 5 разів перевищує верхню межу норми, або концентрації білірубіну, в 3 рази перевищує верхню межу норми), терапію слід нормалізації показників функції печінки Повторну терапію у пацієнтів з нормалізованими показниками функції печінки можна розпочати із зменшеною дозою 500 мг (2 таблетки) 1 раз на день. У цьому випадку контроль активності сироваткових трансаміназ та концентрації білірубіну повинен здійснюватися щонайменше кожні 2 тижні протягом 3 місяців, а потім - щомісяця. Якщо ознаки гепатотоксичності виникають при дозі 500 мг, терапію препаратом Абірат слід припинити. Якщо у пацієнтів у будь-який період терапії розвивається важка форма гепатотоксичності (активність АЛТ або ACT перевищує верхню межу норми у 20 разів), препарат Абірат слід відмінити, повторне призначення препарату у таких пацієнтів неможливе. Особливі групи пацієнтів Застосування у пацієнтів із печінковою недостатністю Для пацієнтів, які мають до початку лікування порушення функцій печінки легкого ступеня (клас А за класифікацією Чайлд-П'ю), корекція дози абіратерону не потрібна. Застосування абіратрону у пацієнтів з порушенням функції печінки середнього та тяжкого ступеня, клас В та С за класифікацією Чайлд-П'ю протипоказано. Застосування у пацієнтів з нирковою недостатністю Для пацієнтів з порушенням функції нирок корекція дози не потрібна. Тим не менш, застосування абіратерону у пацієнтів з раком передміхурової залози з порушенням функції нирок тяжкого ступеня протипоказано, оскільки клінічних даних щодо застосування препарату Абірат у таких пацієнтів відсутні. Діти Для дітей застосування препарату Абірат неактуальне, оскільки у даної вікової категорії не буває раку передміхурової залози.ПередозуванняДані щодо передозування абіратерону обмежені. Специфічного антидоту немає. У разі передозування прийом абіратерону слід припинити. Слід проводити загальні підтримувальні заходи, включаючи контроль аритмії. Також слід контролювати функцію печінки.Запобіжні заходи та особливі вказівкиПрийом абіратерону одночасно з їжею значно збільшує його всмоктування. Ефективність та безпека абіратерону, прийнятого з їжею, не встановлено. Абіратерон не можна приймати з їжею. Підвищення артеріального тиску, гіпокаліємія, затримка рідини та серцева недостатність внаслідок надлишку мінералокортикоїдів. Застосування абіратерону може спричинити підвищення артеріального тиску, гіпокаліємію та затримку рідини через підвищення концентрації мінералокортикоїдів внаслідок інгібування ферменту CYP17. Прийом глюкокортикостероїдів (ГКС) послаблює стимулюючу дію адренокортикотропного гормону (АКТГ), що призводить до зниження частоти та тяжкості цих побічних реакцій. Слід виявляти обережність при лікуванні пацієнтів, клінічний стан яких може погіршуватися при підвищенні артеріального тиску, розвитку гіпокаліємії або затримці рідини в організмі (наприклад, у пацієнтів із серцевою недостатністю, нещодавно перенесеним інфарктом міокарда, із шлуночковою аритмією, тяжкою або нестабільною стенокардією та порушеннями функції нирок). Абіратерон слід з обережністю застосовувати пацієнтам із серцево-судинними захворюваннями в анамнезі. Безпека абіратерону у пацієнтів із фракцією викиду лівого шлуночка Перед початком застосування абіратерону слід скоригувати гіпокаліємію та підвищення артеріального тиску. Артеріальний тиск, концентрацію калію в плазмі та ступінь затримки рідини слід контролювати як мінімум 1 раз на місяць. Гепатотоксичність та порушення функції печінки У клінічних дослідженнях зареєстровано виражене підвищення активності печінкових ферментів, що вимагало відміни або корекції дози абіратерону. Активність сироваткових трансаміназ та білірубіну слід вимірювати до початку застосування абіратерону кожні 2 тижні протягом перших 3 місяців лікування, а потім щомісяця. При розвитку клінічних симптомів та ознак, що дозволяють припустити порушення функції печінки, слід негайно виміряти активність сироваткових трансаміназ. При підвищенні активності АЛТ або ACT у 5 разів вище за верхню межу норми або концентрації білірубіну в 3 рази вище за верхню межу норми застосування абіратерону слід негайно припинити, і слід ретельно контролювати функцію печінки. Абиратерон можна застосовувати знову тільки після повернення показників функції печінки до вихідних значень і лише за умови нижчих доз. Якщо у пацієнтів у будь-який період терапії розвивається важка форма гепатотоксичності (активність АЛТ або ACT перевищує верхню межу норми у 20 разів), абіратерон слід відмінити, повторне призначення препарату у таких пацієнтів неможливе. Корекція дози у пацієнтів з порушенням функції печінки легко не вимагається. Немає даних про ефективність та безпеку неодноразового застосування абіратерону у пацієнтів з порушенням функції печінки помірним або тяжким ступенем (клас В або С по Чайлд-П'ю), тому необхідність корекції дози неможливо передбачити. Застосування абіратерону у пацієнтів із порушенням функції печінки середнього та тяжкого ступеня протипоказано. Жінки із збереженим репродуктивним потенціалом Абіратерон не призначений для застосування у жінок. Передбачається, що прийом інгібіторів CYP17 вагітними жінками змінить концентрацію гормонів, що може вплинути на розвиток плода. Для запобігання випадковому впливу вагітні або здатні завагітніти жінки не повинні працювати з абітареоном без рукавичок. Контрацепція у чоловіків та жінок Невідомо, чи є абіратерон або його метаболіти в спермі. Необхідно використовувати презерватив, якщо планується статевий акт із вагітною жінкою. Якщо статевий акт планується із жінкою із збереженим репродуктивним потенціалом, необхідно використовувати презерватив поряд з іншими ефективними методами контрацепції. Здатність до зачаття Дослідження токсичної дії абіратерону на репродуктивну систему не проводилося, даних про вплив препарату на здатність до зачаття немає. Скасування кортикостероїдів та купірування стресових ситуацій При відміні преднізолону слід виявляти обережність та контролювати ознаки недостатності функції кори надниркових залоз. Якщо застосування абіратерону триває після відміни кортикостероїдів, слід контролювати прояв симптомів надлишку мінералокортикоїдів. У пацієнтів, які отримують преднізолон, при розвитку стресових ситуацій може знадобитися підвищена доза кортикостероїдів перед, під час та після стресової ситуації. Щільність кісткової тканини У чоловіків з метастатичним кастраційно-резистентним раком передміхурової залози може спостерігатися зниження щільності кісткової тканини. При одночасному застосуванні абіратерону та кортикостероїдів цей ефект може посилюватися. Попереднє застосування кетоконазолу У пацієнтів, які раніше отримували кетоконазол для терапії раку простати, може очікувати нижчий рівень відповіді на терапію абіратерону. Гіперглікемія Застосування глюкози може призводити до гіперглікемії, тому у пацієнтів з цукровим діабетом необхідно часто вимірювати концентрацію глюкози в крові. Одночасне призначення абіратерону та хіміотерапії Безпека та ефективність одночасного призначення абіратерону та цитотоксичної хіміотерапії не встановлені. Вплив на кістково-м'язову систему При застосуванні абіратерону було зареєстровано випадки міопатії. У деяких пацієнтів спостерігався рабдоміоліз із нирковою недостатністю. Найчастіше зазначені стани розвивалися протягом першого місяця лікування, а після відміни абіратерону відбувалося відновлення. Слід бути обережними при одночасному застосуванні абіратерону та інших препаратів, здатних викликати міопатію/рабдоміоліз. Інформація про деякі допоміжні речовини, що входять до складу препарату Абірат® Цей лікарський препарат містить лактозу. Препарат Абірат слід приймати з обережністю пацієнтам з непереносимістю лактози, дефіцитом лактази або глюкозо-галактозною мальабсорбцією. Даний лікарський препарат містить більше 1 ммоль (27,2 мг) натрію в кожній дозі (4 таблетки), що необхідно брати до уваги при лікуванні пацієнтів, які отримують дієту з контрольованим вмістом натрію. Вплив на здатність до керування автотранспортом та управління механізмами Абіратерон не впливає або надає незначний вплив на здатність керувати транспортними засобами та механізмами, що рухаються.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. Діюча речовина: абіратерону ацетат – 250,00 мг; Допоміжні речовини: лактози моногідрат 198,65 мг, целюлоза мікрокристалічна 141,22 мг, кроскармелоза натрію 42,90 мг, повідон-К30 35,75 мг, натрію лаурилсульфат 28,60 мг, магнію стеа3 15 мг. По 120 таблеток у банку полімерну для лікарських засобів, закупорену кришкою. Кожну банку разом з інструкцією із застосування поміщають у пачку з картону.Опис лікарської формиОвальні, двоопуклі таблетки білого або майже білого кольору.Фармакотерапевтична групаІнші антагоністи гормонів та їх інші аналоги.ФармакокінетикаАбіратерону ацетат in vivo швидко перетворюється на абіратерон, який є інгібітором біосинтезу андрогенів. Абсорбція При пероральному застосуванні абіратерону ацетату натщесерце час досягнення максимальної концентрації (Тmах) у плазмі крові становить приблизно 2 години. ) та 17-кратному збільшенню максимальної концентрації (Сmах) абіратерону, залежно від жирності прийнятої їжі. Зважаючи на нормальну різноманітність вмісту та складу їжі, прийом абіратерону ацетату з їжею має здатність надавати різноманітний системний вплив. Тому препарат Абіратерон НВ не можна приймати з їжею. Розподіл Зв'язування з білками міченого плазми 14С-абіратерону становить 99,8%. Здається обсяг розподілу (Vd) становить приблизно 5 630 л, що свідчить про те, що абіратерон активно розподіляється в периферичних тканинах. Метаболізм При пероральному застосуванні 14С-абіратерону ацетату, абіратерону ацетат гідролізується до абіратерону, який у свою чергу піддається метаболізму, включаючи сульфатування, гідроксилювання та окиснення, головним чином у печінці. Більшість циркулюючого 14С-абіратерону ацетату (приблизно 92%) була у формі метаболітів абіратерону. З 15 метаболітів, що піддаються виявленню, на кожен з двох основних метаболітів - абіратерону сульфат і N-оксид абіратерону сульфат - припадало по 43% загальної радіоактивності. Виведення За даними досліджень, проведених за участю здорових добровольців, середній Т1/2 абіратерону в плазмі складає приблизно 15 год. Основними речовинами, знайденими у фекаліях, були незмінений абіратерону ацетат та абіратерон (приблизно 55% та 22% введеної дози відповідно). Особливі групи пацієнтів Пацієнти з печінковою недостатністю Фармакокінетика абіратерону ацетату вивчалася у пацієнтів з легким та помірним ступенем печінкової недостатності (клас А та В за класифікацією Чайлд-П'ю відповідно) та у здорових добровольців. Системна дія абіратерону ацетату після одноразового застосування внутрішньо в дозі 1 г збільшувалася приблизно на 11% у пацієнтів з легким ступенем печінкової недостатності та на 260% у пацієнтів з помірним ступенем печінкової недостатності. Середній Т1/2 абіратерону збільшується приблизно до 18 годин у пацієнтів з легким ступенем печінкової недостатності та приблизно до 19 годин у пацієнтів з помірним ступенем печінкової недостатності. Для пацієнтів, які мають легкий ступінь печінкової недостатності, корекція дози препарату не потрібна.Препарат Абіратерон НВ не рекомендується призначати пацієнтам з помірним або тяжким ступенем печінкової недостатності (клас В або С по Чайлд-П'ю), оскільки в цьому випадку неможливо передбачити необхідну корекцію дози. Тому препарат Абіратерон НВ слід застосовувати з обережністю у пацієнтів з порушеннями функції печінки помірного ступеня, лише якщо користь від лікування явно перевищує можливий ризик. Препарат Абіратерон НВ не можна призначати пацієнтам із тяжкою недостатністю функції печінки. Пацієнтам, у яких у процесі терапії препаратом розвинулася гепатотоксичність, може знадобитися тимчасове відміна препарату та корекція дози.Тому препарат Абіратерон НВ слід застосовувати з обережністю у пацієнтів з порушеннями функції печінки помірного ступеня, лише якщо користь від лікування явно перевищує можливий ризик. Препарат Абіратерон НВ не можна призначати пацієнтам із тяжкою недостатністю функції печінки. Пацієнтам, у яких у процесі терапії препаратом розвинулася гепатотоксичність, може знадобитися тимчасове відміна препарату та корекція дози.Тому препарат Абіратерон НВ слід застосовувати з обережністю у пацієнтів з порушеннями функції печінки помірного ступеня, лише якщо користь від лікування явно перевищує можливий ризик. Препарат Абіратерон НВ не можна призначати пацієнтам із тяжкою недостатністю функції печінки. Пацієнтам, у яких у процесі терапії препаратом розвинулася гепатотоксичність, може знадобитися тимчасове відміна препарату та корекція дози. Пацієнти з нирковою недостатністю Фармакокінетику абіратерону ацетату порівнювали у пацієнтів з термінальною стадією ниркової недостатності, які отримують стандартну схему гемодіалізу, та у пацієнтів з нормальною функцією нирок. Системна дія абіратерону ацетату після прийому внутрішньо в дозі 1 г у пацієнтів з термінальною стадією ниркової недостатності, які отримують гемодіаліз, не збільшувалася. Слід з обережністю призначати препарат Абіратерон НВ пацієнтам, хворим на рак передміхурової залози з порушенням функції нирок тяжкого ступеня, оскільки клінічні дані щодо застосування препарату Абіратерон НВ у таких пацієнтів відсутні. Вплив на інтервал QT Встановлено, що препарат Абіратерон НВ не впливає на інтервал QT/QTc.ФармакодинамікаМеханізм дії Абіратерону ацетат in vivo перетворюється на абіратерон, який є інгібітором біосинтезу андрогенів. Зокрема, абіратерон селективно пригнічує активність ферменту 17-гідроксилази/С17,20-ліази (CYP17). Цей фермент експресується і є необхідним для біосинтезу андрогенів у яєчках, надниркових залозах і клітинах пухлини передміхурової залози. CYP17 каталізує перетворення прегненолону та прогестерону шляхом 17α-гідроксилування та розриву зв'язку З 17,20 у попередники тестостерону: дегідроепіандростерон та андростендіон, відповідно. Гальмування активності CYP17 також супроводжується посиленням синтезу мінералокортикоїдів у надниркових залозах. Андрогенчутливий рак передміхурової залози реагує на лікування, що знижує концентрацію андрогенів. Антиандрогенна терапія, наприклад, застосування агоністів люліберину або проведення орхідектомії, послаблюють синтез андрогенів у яєчках, але не впливають на синтез андрогенів у надниркових залозах та пухлинах. Застосування абіратерону ацетату спільно з агоністами люліберину (або орхідектомією) знижує концентрацію тестостерону в сироватці крові до рівня нижче за поріг визначення. Фармакодинаміка Абіратерону ацетат знижує концентрацію тестостерону та інших андрогенів у сироватці нижче за ті показники, які вдається отримати на фоні застосування агоністів люліберину або після орхідектомії. Це відбувається через селективне інгібування ферменту CYP17, який потрібний для біосинтезу андрогенів. Концентрація простатспецифічного антигену (ПСА) є біомаркером у пацієнтів з раком передміхурової залози. Аналгетичний ефект Частка пацієнтів, у яких відзначався паліативний аналгетичний ефект, була достовірно вищою при використанні абіратерону ацетату порівняно з групою плацебо. Крім того, у порівнянні з пацієнтами, які отримували плацебо, у меншої частки пацієнтів, які отримували абіратерону ацетат, відзначалося прогресування больового синдрому. Ризик розвитку кісткових ускладнень У порівнянні з групою плацебо, у меншої частки пацієнтів, які отримували абіратерону ацетат, відзначалися випадки ураження кісткової тканини, до яких були віднесені патологічний перелом, спінальна компресія, паліативне опромінення кістки, хірургічне лікування кістки.Показання до застосуванняПрепарат Абіратерон НВ у комбінації з преднізолоном призначений для лікування метастатичного кастраційно-резистентного раку передміхурової залози.Протипоказання до застосуванняГіперчутливість до активного компонента або будь-якої допоміжної речовини препарату; дитячий вік до 18 років; тяжке порушення функції печінки. З обережністю: дефіцит лактази, непереносимість лактози, глюкозо-галактозна мальабсорбція; слід з обережністю призначати препарат Абіратерон НВ пацієнтам, хворим на рак передміхурової залози з порушенням функції нирок тяжкого ступеня (клінічні дані про застосування препарату Абіратерон НВ у таких пацієнтів відсутні); слід виявляти обережність при лікуванні хворих, стан яких може погіршуватися при підвищенні артеріального тиску або розвитку гіпокаліємії (наприклад, хворі з серцевою недостатністю, нещодавно перенесеним інфарктом міокарда або шлуночковою аритмією, фракцією викиду лівого шлуночка менше 50%, серцевою недостатністю III-IV функціонально класифікації (NYHA).Вагітність та лактаціяПрепарат Абіратерон НВ не застосовується у жінок. Даних щодо застосування препарату Абіратерон НВ у вагітних жінок немає. Препарат Абіратерон НВ протипоказаний вагітним та здатним завагітніти жінкам. Передбачається, що прийом інгібіторів СYР вагітними жінками змінить концентрацію гормонів, що може вплинути на розвиток плода. Для запобігання випадковому впливу вагітні або здатні завагітніти жінки не повинні працювати з препаратом без рукавичок. Невідомо, чи виводиться абіратерону ацетат чи його метаболіти із молоком.Побічна діяНайчастішими небажаними явищами при лікуванні препаратом Абіратерон НВ є периферичні набряки, гіпокаліємія, підвищення артеріального тиску, інфекції сечовивідних шляхів, гематурія, збільшення активності аспартатамінотрансферази, збільшення активності аланінамінотрансферази, диспепсія, переломи. Небажані реакції систематизовані щодо кожної із систем органів з використанням наступних класифікацій частоти народження: дуже часто ≥ 1/10; часто ≥ 1/100, < 1/10; нечасто ≥ 1/1000, < 1/100; рідко ≥1/10000, < 1/1000; дуже рідко < 1/10 000, включаючи поодинокі випадки. Інфекційні захворювання: Дуже часто – інфекції сечовивідних шляхів; часто – сепсис. Порушення з боку ендокринної системи: Нечасто – недостатність функції надниркових залоз. Вплив на результати лабораторного дослідження: Дуже часто - гіпокаліємія; часто - гіпертригліцеридемія, підвищення активності аланінамінотрансферази, підвищення активності аспартатамінотрансферази. Порушення з боку кістково-м'язової системи та сполучної тканини: Часто – переломи (за винятком патологічних переломів); нечасто – рабдоміоліз, міопатія. Порушення з боку нирок та сечовивідних шляхів: Часто – гематурія. Порушення з боку серцево-судинної системи: Дуже часто – підвищення артеріального тиску; часто – серцева недостатність, у т.ч. гостра серцева недостатність, лівошлуночкова недостатність, зменшення фракції викиду лівого шлуночка, стенокардія, аритмія, фібриляція передсердь, тахікардія; частота невідома – інфаркт міокарда. Порушення з боку дихальної системи: Рідко – алергічний альвеоліт. Порушення з боку шлунково-кишкового тракту: Дуже часто – діарея; часто – диспепсія. Порушення з боку печінки та жовчовивідних шляхів: Рідко – блискавичний гепатит, гостра печінкова недостатність. Загальні порушення: Дуже часто – периферичні набряки. Порушення з боку шкіри та підшкірних тканин: Часто – шкірний висип.Взаємодія з лікарськими засобамиПотенційний вплив інших препаратів на дію абіратерону При дослідженні фармакокінетичної взаємодії сильного індуктора ізоферменту CYP3A4 на здорових добровольцях - рифампіцину 600 мг на день протягом 6 днів, а потім разової дози абіратерону ацетату 1000 мг, середня плазмова AUC∞ абіратерону знижувалася на 5. Слід уникати сумісного застосування препарату Абіратерону НВ та сильних індукторів ізоферменту CYP3A4 (наприклад: фенітоїн, карбамазепін, рифампіцин, рифабутин, рифапентин, фенобарбітал). Призначення цієї групи препаратів можливе лише після ретельної оцінки клінічної ефективності. Потенційний вплив препарату Абіратерон НВ на дію інших лікарських засобів Абіратерон пригнічує "печінкові" ізоферменти, що беруть участь у метаболізмі лікарських препаратів - CYP2D6 та CYP2C8. У клінічному дослідженні щодо ефективності абіратерону ацетату (плюс преднізон) на одну дозу субстрату декстрометорфан CYP2D6 системний вплив декстрометорфану, активного метаболіту дектрометорфану, збільшився приблизно на 33%. Рекомендується з обережністю призначати препарат Абіратерон НВ пацієнтам, які отримують препарати, що метаболізуються ізоферментом CYP2D6, особливо це стосується препаратів з вузьким терапевтичним індексом. У таких випадках слід розглянути можливість зниження дози препаратів з вузьким терапевтичним індексом, що метаболізуються ізоферментом CYP2D6, у тому числі таких як метопролол, галоперидол, рисперидон, пропафенон, флекаїнід, кодеїн, оксикодон і трамадол. У такому ж дослідженні щодо ефективності абіратерону ацетату (плюс преднізон) на одну дозу CYP1A2 субстрату теофіліну не спостерігалося системного впливу субстрату теофіліну. У дослідженні CYP2C8 взаємодії препарат-препарат на здорових суб'єктах, AUC піоглітазону була збільшена на 46% і AUCs M-III та M-IV, кожного з активних метаболітів піоглітазону, знизилася на 10% при введенні піоглітазону разом з однією дозою абіратерону ацету. Хоча ці результати показують, що не очікується клінічно значущих збільшення впливу, якщо препарат Абіратерон НВ застосовують у поєднанні з іншими препаратами, які елімінуються переважно CYP2C8, пацієнти повинні спостерігатися на наявність ознак токсичності, пов'язаних з субстратом CYP2C8 з вузьким терапевтичним індексом, якщо використовується одночасно з препаратом Абіратерон НВ. Спільне застосування зі спіронолактоном Спіронолактон зв'язується з рецепторами андрогенів та може сприяти підвищенню концентрації ПСА. Застосування спіронолактону не рекомендовано у пацієнтів, які застосовують Абіратерон НВ.Спосіб застосування та дозиВсередину, один раз на день за 1 годину до або через 2 години після їди. Таблетки слід ковтати повністю, не розжовуючи, запиваючи невеликою кількістю води. Добова доза препарату Абіратерон НВ, що рекомендується, становить 1 г (4 таблетки по 250 мг). Препарат Абіратерон НВ застосовується разом із низькими дозами преднізолону. Рекомендована доза преднізолону становить 10 мг на добу. Препарат Абіратерон не можна приймати з їжею. Протягом 1 години після прийому препарату не рекомендується прийом їжі. До початку лікування препаратом Абіратерон НВ, кожні 2 тижні протягом перших 3 місяців лікування, а потім щомісяця слід вимірювати активність сироваткових трансаміназ та концентрацію білірубіну. Артеріальний тиск, концентрацію калію в крові та ступінь затримки рідини в організмі слід оцінювати щомісяця. При пропущенні чергової добової дози препарату Абіратерон НВ, преднізолону наступного дня слід прийняти звичайну дозу пропущеного препарату. Корекція дози у пацієнтів із порушенням функції печінки Корекція дози у пацієнтів з порушенням функції печінки легко не вимагається. Немає даних про ефективність та безпеку абіратерону ацетату при неодноразовому застосуванні у пацієнтів з порушенням функції печінки помірним або тяжким ступенем (клас В або С по Чайлд-П'ю), тому неможливо передбачити необхідну корекцію дози. Препарат Абіратерон НВ слід застосовувати з обережністю у пацієнтів з порушеннями функції печінки помірного ступеня, і лише у випадку, якщо користь від лікування явно перевищує можливий ризик. Препарат Абіратерон НВ не можна призначати пацієнтам з порушенням функції печінки тяжкого ступеня. Якщо в ході лікування препаратом у пацієнтів розвинулися ознаки гепатотоксичності (підвищення активності аланінамінотрансферази в 5 разів вище за верхню межу норми або концентрації білірубіну в 3 рази вище за верхню межу норми), терапію слід негайно припинити до повної нормалізації показників функції печінки. Повторну терапію у пацієнтів з нормалізованими показниками функції печінки можна розпочати із зменшеною дозою 500 мг (2 таблетки) 1 раз на день. У цьому випадку контроль активності сироваткових трансаміназ та концентрації білірубіну повинен здійснюватися щонайменше кожні 2 тижні протягом 3 місяців, а потім - щомісяця. Якщо ознаки гепатотоксичності виникають при дозі 500 мг, терапію препаратом Абіратерон НВ слід припинити. Якщо у пацієнтів у будь-який період терапії розвивається важка форма гепатотоксичності (активність аланінамінотрансферази перевищує верхню межу норми у 20 разів), препарат Абіратерон НВ слід відмінити, повторне призначення препарату у таких пацієнтів неможливе. Особливі групи пацієнтів Застосування у пацієнтів із печінковою недостатністю Для хворих, які мають до початку лікування порушення функції печінки легкого ступеня (клас А за класифікацією Чайлд-П'ю), корекція дози препарату не потрібна. Препарат Абіратерон НВ не можна застосовувати у пацієнтів з помірним або тяжким ступенем печінкової недостатності (клас В та С за класифікацією Чайлд-П'ю). Застосування у пацієнтів з нирковою недостатністю Для хворих з порушенням функції нирок корекція дози не потрібна. Проте слід з обережністю призначати препарат Абіратерон НВ пацієнтам, хворим на рак передміхурової залози з порушенням функції нирок тяжкого ступеня, оскільки клінічні дані про застосування препарату Абіратерон НВ у таких пацієнтів відсутні. Діти Для дітей застосування препарату Абіратерон НВ неактуальне, оскільки у цієї вікової категорії немає раку передміхурової залози.ПередозуванняДані щодо передозування препаратом Абіратерон НВ обмежені. Специфічного антидоту немає. У разі передозування прийом препарату Абіратерон НВ слід припинити та проводити загальні підтримувальні заходи, включаючи контроль аритмії. Також слід контролювати функцію печінки.Запобіжні заходи та особливі вказівкиПрийом препарату Абіратерон НВ одночасно з їжею значно збільшує всмоктування абіратерону ацетату. Ефективність та безпека препарату Абіратерон НВ, прийнятого з їжею, не встановлена. Препарат Абіратерон НВ не можна приймати з їжею. Підвищення артеріального тиску, гіпокаліємія та затримка рідини внаслідок надлишку мінералокортикоїдів Препарат Абіратерон НВ може спричинити підвищення артеріального тиску, гіпокаліємію та затримку рідини через підвищення концентрації мінералокортикоїдів внаслідок інгібування ферменту CYP17. Прийом кортикостероїдів послаблює стимулюючу дію адренокортикотропного гормону (АКТГ), що призводить до зниження частоти та тяжкості цих побічних реакцій. Слід виявляти обережність при лікуванні пацієнтів, клінічний стан яких може погіршитися при підвищенні артеріального тиску, розвитку гіпокаліємії або затримці рідини в організмі (наприклад, у пацієнтів із серцевою недостатністю, недавно перенесеним інфарктом міокарда або шлуночковою аритмією). Препарат Абіратерон НВ слід з обережністю призначати пацієнтам із серцево-судинними захворюваннями в анамнезі. Безпека препарату у пацієнтів із фракцією викиду лівого шлуночка Артеріальний тиск, концентрацію калію в плазмі крові та ступінь затримки рідини слід контролювати щонайменше один раз на місяць. Гепатотоксичність У клінічних дослідженнях зареєстровано виражене підвищення активності печінкових ферментів, що вимагало відміни або корекції дози препарату. Активність сироваткових трансаміназ та білірубіну слід вимірювати до початку застосування препарату Абіратерон, кожні 2 тижні у перші 3 місяці лікування, а потім щомісяця. При розвитку клінічних симптомів та ознак, що дозволяють припустити порушення функції печінки, слід негайно виміряти активність сироваткових трансаміназ, зокрема аланінамінотрансферази. При підвищенні активності аланінамінотрансферази в 5 разів вище верхньої межі норми або концентрації білірубіну в 3 рази вище верхньої межі норми застосування препарату Абіратерон НВ слід негайно припинити та ретельно контролювати функцію печінки. Препарат Абіратерон НВ можна застосовувати знову лише після повернення показників функції печінки до вихідних значень та лише при лікуванні нижчими дозами. Якщо у пацієнтів у будь-який період терапії розвивається важка форма гепатотоксичності (активність аланінамінотрансферази перевищує верхню межу норми у 20 разів), препарат Абіратерон НВ слід відмінити, повторне призначення препарату у таких пацієнтів неможливе. Корекція дози у пацієнтів з порушенням функції печінки легко не вимагається. Немає даних про ефективність та безпеку неодноразового застосування абіратерону ацетату у пацієнтів з порушенням функції печінки помірним або тяжким ступенем (клас В або С по Чайлд-П'ю), тому необхідність корекції дози неможливо передбачити. Препарат Абіратерон НВ слід застосовувати з обережністю у пацієнтів з порушеннями функцій печінки помірного ступеня, лише у випадку, якщо користь від лікування явно перевищує можливий ризик. Препарат Абіратерон НВ не можна призначати пацієнтам з порушеннями функції печінки тяжкого ступеня. Жінки дітородного віку Препарат Абіратерон НВ не призначений для застосування у жінок. Передбачається, що прийом інгібіторів CYP17 вагітними жінками змінить концентрацію гормонів, що може вплинути на розвиток плода. Для запобігання випадковому впливу вагітні або здатні завагітніти жінки не повинні працювати з препаратом без рукавичок. Контрацепція у чоловіків та жінок Невідомо, чи є абіратерону ацетат або його метаболіти в спермі. Необхідно використовувати презерватив, якщо планується статевий акт із вагітною жінкою. Якщо статевий акт планується із жінкою дітородного віку, необхідно використовувати презерватив поряд з іншими ефективними методами контрацепції. Здатність до зачаття Дослідження токсичності абіратерону ацетату для репродуктивної системи не проводилися, даних щодо впливу препарату на здатність до зачаття немає. Скасування глюкокортикостероїдів та усунення стресових ситуацій При відміні преднізолону слід виявляти обережність та контролювати ознаки недостатності функції кори надниркових залоз. Якщо застосування препарату Абіратерон НВ триває після відміни глюкокортикостероїдів, слід контролювати появу симптомів надлишку мінералокортикоїдів. У пацієнтів, які отримують преднізолон, при розвитку стресових ситуацій може знадобитися підвищена доза глюкокортикостероїдів перед, під час та після стресової ситуації. Одночасне призначення препарату Абіратерон НВ та хіміотерапії Безпека та ефективність одночасного призначення препарату Абіратерон НВ та цитотоксичної хіміотерапії не встановлені. Інформація про деякі допоміжні речовини, що входять до складу препарату Абіратерон НВ Цей лікарський препарат містить 1 ммоль (27,2 мг) натрію в кожній дозі (4 табл.), що необхідно брати до уваги при лікуванні пацієнтів, які отримують дієту з контрольованим вмістом натрію. Вплив на здатність до керування автотранспортом та управління механізмами Препарат Абіратерон НВ не впливає або мало значний вплив на здатність керувати автомобілем і рухомими механізмами.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
27 347,00 грн
297,00 грн
Склад, форма випуску та упаковкаЛіофілізат: речовини: паклітаксел 100 мг, альбумін людини ~ 900 мг. По 100 мг у флакони прозорого скла, тип I, місткістю 50 мл, закупорені гумовими пробками з алюмінієвими фіксаторами та покриті знімними пластиковими ковпачками. По 1 флакону з інструкцією із застосування в картонну коробку з контролем першого розтину (спеціальний стікер).Опис лікарської формиЛіофілізований порошок або пориста маса білого або білого із жовтуватим відтінком кольору. Після розчинення: напівпрозора однорідна суспензія білого або білого з жовтуватим відтінком кольору.Фармакотерапевтична групаПротипухлинний засіб - алкалоїд.ФармакокінетикаФармакокінетика (ФК) паклітакселу була вивчена у клінічних дослідженнях при 30-хвилинній та 180-хвилинній інфузіях препарату Абраксан у дозах від 80 до 375 мг/м2. Значення площі під кривою "концентрація-час" (AUC) для паклітакселу зростали лінійно від 2653 нг-ч/мл до 16736 нг-ч/мл у діапазоні доз від 80 до 300 мг/м2. У дослідженні за участю пацієнтів з поширеними солідними пухлинами параметри ФК паклітакселу після внутрішньовенного введення препарату Абраксан у дозі 260 мг/м2 протягом 30 хвилин порівнювали з параметрами ФК після введення паклітакселу на основі розчинника у дозі 175 мг/м2 протягом 3 годин. . Виходячи з результатів аналізу без урахування компаргментів, кліренс паклітакселу (43%) та обсяг його розподілу (53%) був вищим при введенні препарату Абраксан®, ніж паклітакселу на основі розчинника. Відмінностей термінального періоду напіввиведення зареєстровано був. У ході дослідження багаторазового внутрішньовенного введення препарату Абраксан у дозі 260 мг/м2 12 пацієнтам внутрішньо-індивідуальна варіабельність значень системної експозиції паклітакселу (AUC) склала 19% (розкид значень = 3,21% - 27,70%). Ознак кумуляції паклітакселу під час проведення кількох курсів терапії не реєструвалося. Розподіл Після введення препарату Абраксан® пацієнтам із солідними пухлинами паклітаксел рівномірно розподілявся у клітинах крові та плазмі та на 94% зв'язувався з білками плазми. Зв'язування паклітакселу з білками оцінювалося методом ультрафільтрації в рамках порівняльного дослідження в одного і того ж пацієнта. Частка вільного паклітакселу була достовірно вищою при застосуванні Абраксану (6,2%), ніж при введенні паклітакселу на основі розчинника (2,3%). Це забезпечувало значно вищі значення експозиції незв'язаної фракції паклітакселу при введенні препарату Абраксан, ніж паклітакселу на основі розчинника, навіть при порівнянних значеннях загальної експозиції. Цей феномен, ймовірно, обумовлений відсутністю зв'язування паклітакселу з міцелами Cremophor EL, що спостерігається при використанні паклітакселу на основі розчинника. Згідно з опублікованими дослідженнями, в яких оцінювали in vitro зв'язок паклітакселу (у концентраціях від 0,1 до 50 мкг/мл) з білками плазми крові людини, присутність циметидину, ранітидину, дексаметазону або дифенгідраміну не впливала на зв'язок паклітакселу з білками плазми крові. Враховуючи результати популяційного аналізу ФК даних, загальний обсяг розподілу становить приблизно 1741 л; великий обсяг розподілу вказує на інтенсивний позасудинний розподіл та/або зв'язування паклітакселу з білками тканини. Метаболізм та виведення У дослідженнях in vitro з використанням мікросом печінки та зрізів тканин людини було показано, що паклітаксел метаболізується переважно з утворенням 6α-гідроксипаклітакселу, а також двох додаткових метаболітів, присутніх у менших кількостях (3'-n-гідроксипаклітакселу та 6α-3'-n- дигідроксипаклітакселу). Утворення цих гідроксильованих метаболітів каталізується ізоферментами CYP2C8, CYP3A4 та обома CYP2C8 та CYP3A4 відповідно. У пацієнтів з метастатичним раком молочної залози після внутрішньовенного краплинного введення препарату Абраксан® протягом 30 хвилин у дозі 260 мг/м2 середня кумулятивна екскреція нирками незміненої активної речовини відповідала 4% загальної введеної дози препарату; менше 1% від введеної дози припадало на метаболіти 6α-гідроксипаклітаксел і 3'-n-гідроксипаклітаксел, що виділяються нирками, що свідчить про значний позанирковий кліренс препарату. Паклітаксел переважно елімінується за допомогою печінкового метаболізму та екскреції з жовчю. При введенні препарату в терапевтичній дозі від 80 мг до 300 мг/м2 середній плазмовий кліренс паклітакселу варіюється від 13 до 30 л/год/м2, а середній термінальний період напіввиведення коливається від 13 до 27 годин. Порушення функції печінки Результати проведених клінічних досліджень продемонстрували, що печінкова недостатність легкого ступеня тяжкості (загальний білірубін >1 до ≤1,5 х верхня межа норми, ВГН) не впливала на клінічно значний вплив на параметри ФК паклітакселу. У пацієнтів із печінковою недостатністю середнього ступеня тяжкості (загальний білірубін >1,5 до ≤3 х ВГН) та тяжкого ступеня тяжкості (загальний білірубін >3 до ≤5 х ВГН) відмічено зниження максимальної швидкості елімінації паклітакселу на 22%-26% та збільшення середнього значення AUC паклітакселу приблизно 20%. Печінкова недостатність не впливала на середнє значення Смах паклітакселу. Крім того, елімінація паклітакселу обернено пропорційно корелювала з показниками загального білірубіну, і прямо пропорційно з показниками концентрації альбуміну в плазмі крові. Фармакокінетичне/фармакодинамічне моделювання показало відсутність кореляції між функцією печінки (за даними вихідної концентрації альбуміну або загального білірубіну) та нейтропенією з урахуванням експозиції препарату Абраксан®. ФК аналіз не проводили у пацієнтів із загальним білірубіном >5 х ВГН або пацієнтів із метастатичною аденокарциномою підшлункової залози. Порушення функції нирок Ниркова недостатність легкого або середнього ступеня тяжкості (кліренс креатиніну від ≥30 до Літні пацієнти До популяційного аналізу ФК препарату Абраксан® були включені дані пацієнтів віком від 24 до 85 років. Його результати показали, що вік не істотно впливає на максимальну швидкість елімінації та системну експозицію (AUC і Сmах) паклітакселу. Фармакокінетичне/фармакодинамічне моделювання з використанням даних 125 пацієнтів з поширеними солідними пухлинами показало, що пацієнти віком ≥65 років можуть бути схильні до розвитку нейтропенії протягом першого циклу терапії, хоча вік не впливав на експозицію паклітакселу в плазмі. Інші внутрішні фактори Популяційний аналіз ФК препарату Абраксан® продемонстрував, що стать, раса (монголоїдна у порівнянні з європеоїдною) та тип солідних пухлин не мають клінічно значущого впливу на системну експозицію (AUC та Сmах) паклітакселу. AUC паклітакселу у пацієнтів із вагою тіла 50 кг приблизно на 25% нижче, ніж у пацієнтів із вагою тіла 75 кг. Клінічна значимість цих даних невідома. Доклінічні дані щодо безпеки Канцерогенний потенціал паклітакселу не вивчений. Однак, на підставі опублікованих даних паклітаксел є потенційно канцерогенним та генотоксичним агентом при застосуванні у клінічних дозах, що визначається його фармакодинамічним ефектом. Кластогенна дія паклітакселу була продемонстрована як in vitro (у тесті хромосомних аберацій на лімфоцитах людини), так і in vivo (у мікроядерному тесті на мишах). Було показано, що паклітаксел був генотоксичним in vivo (у мікроядерному тесті на мишах), проте не був мутагенним у тесті Еймса або в тесті генних мутацій на клітинах яєчників китайського хом'ячка/гіпоксантингуанінфосфорибозилтрансферазою (CHO/HGP Паклітаксел у дозах нижче терапевтичних для людини асоціювався зі зниженням фертильності при введенні до та під час періоду спарювання у самців та самок щурів, а також із фетотоксичністю. Результати дослідження препарату Абраксан® на тваринах продемонстрували незворотний токсичний вплив препарату на репродуктивні органи самців при клінічно значущих значеннях експозиції. Паклітаксел та/або його метаболіти виділялися в молоко щурів. Після внутрішньовенного введення радіоактивного паклітакселу щурам на 9-10 день після пологів концентрація радіоактивного препарату в молоці була вищою, ніж у плазмі, і знижувалася паралельно з концентрацією в плазмі.ФармакодинамікаМеханізм дії Механізм дії паклітакселу заснований на його здатності стимулювати складання мікротрубочок мітотичного веретена з димерних молекул тубуліна і стабілізувати мікротрубочку, пригнічуючи їх деполімеризацію. Це призводить до придушення нормальної динамічної реорганізації мікротубулярної мережі в інтерфазі мітозу, а також викликає утворення аномальних скупчень мікротрубочок протягом всього клітинного циклу і поява множинних зоряних скупчень (астерів) у фазі мітозу. Препарат Абраксан містить нанодисперсний паклітаксел, стабілізований альбуміном, з розміром наночастинок приблизно 130 нм, у складі яких паклітаксел знаходиться в некристалічному (аморфному) стані. Після внутрішньовенного введення наночастинки швидко дисоціюють з утворенням розчинних комплексів паклітакселу, пов'язаного з альбуміном, приблизно розмір яких становить 10 нм. Відомо, що альбумін регулює процеси трансендотеліального перенесення компонентів плазми, і в дослідженнях in vitro було продемонстровано, що присутність альбуміну в препараті Абраксан стимулює транспорт паклітакселу через шар клітин ендотелію. Була висловлена гіпотеза про те, що трансендотеліальний транспорт опосередкований транспортером альбуміну gp-60, і відзначається підвищення кумулювання паклітакселу в пухлини внаслідок наявності альбумін-зв'язуючого білка - кислого секретованого білка, багатого на цистеїн (SPARC).Показання до застосуванняТерапія другої та наступних ліній у пацієнтів з метастатичним раком молочної залози, рефрактерним до стандартної антрациклін-містить комбінованої хіміотерапії (або за наявності протипоказань), а також при рецидиві захворювання протягом 6 місяців після завершення ад'ювантної хіміотерапії. Препарат Абраксан у комбінації з гемцитабіном показаний як терапія першої лінії у дорослих пацієнтів з метастатичною аденокарциномою підшлункової залози.Протипоказання до застосуванняГіперчутливість (до паклітакселу та альбуміну людини), нейтропенія (менше 1500 клітин/мм3), тяжкі порушення функції печінки, вагітність, період грудного вигодовування, дитячий вік до 18 років (відсутність достатніх даних щодо безпеки та ефективності), спільне застосування з індукторами ізоферментів або CYP3A4, печінкова недостатність середнього та тяжкого ступеня тяжкості у пацієнтів з метастатичною аденокарциномою підшлункової залози, ниркова недостатність тяжкого ступеня тяжкості та термінальної стадії, концентрація білірубіну >5 х ВГН або ACT >10 х ВГН. З обережністю: при пригніченні кістковомозкового кровотворення (у тому числі після хіміо- або променевої терапії), печінкової недостатності середнього та тяжкого ступеня тяжкості у пацієнтів з метастатичним раком молочної залози, захворюваннях серця та легень, попередньої терапії антрациклінами, нейропатії, гострих інфекцій застосування з інгібіторами ізоферментів CYP2C8 та CYP3A4.Вагітність та лактаціяВагітність Є лише обмежені дані про застосування паклітакселу у вагітних. Передбачається, що при призначенні під час вагітності паклітаксел спричиняє тяжкі вроджені дефекти. У дослідженнях на тваринах показано репродуктивну токсичність препарату. Жінкам із збереженим дітородним потенціалом необхідно провести тест на вагітність перед початком лікування препаратом Абраксан®. Застосування препарату Абраксан при вагітності протипоказане. Жінки із збереженим дітородним потенціалом мають використовувати надійні способи контрацепції. Період грудного вигодовування Паклітаксел та/або його метаболіти виділялися в молоко щурів. Невідомо, чи проникає паклітаксел у грудне молоко. Враховуючи можливі серйозні побічні реакції у дітей, які перебувають на грудному вигодовуванні, препарат Абраксан протипоказаний жінкам, що годують. Жінки, яким показано лікування препаратом Абраксан, повинні припинити годування груддю. Фертильність У дослідженнях in vivo встановлено, що паклітаксел має генотоксичну, тератогенну, ембріо- та фетотоксичну дію, а також знижує репродуктивну функцію як у самців (атрофія/дегенерація яєчок), так і у самок (зниження кількості випадків вагітності та збільшення кількості випадків загибелі ембріонів) . Препарат Абраксан викликає безпліддя у самців щурів. Враховуючи результати досліджень на тваринах, чоловіча та жіноча фертильність може бути порушена. Тому чоловікам слід рекомендувати розглянути можливість консервації зразків власної сперми перед початком лікування з огляду на небезпеку розвитку необоротної безплідності на фоні лікування препаратом Абраксан®.Побічна діяНайчастішими та клінічно значущими НЛР, що розвиваються на фоні застосування препарату Абраксан®, були нейтропенія, периферична нейропатія, артралгія/міалгія та порушення з боку шлунково-кишкового тракту. Нижче описані НЛР, зареєстровані на фоні лікування препаратом Абраксан® - як монотерагша та в комбінації з гемцитабіном - за всіма можливими показаннями. Для оцінки частоти виникнення НЛР препарату у цій інструкції використовуються такі терміни: дуже часто (≥1/10), часто ( Рак молочної залози (монотерапія препаратом Абраксан®) Інфекційні та паразитарні захворювання Часто: інфекції, інфекції сечовивідних шляхів, фолікуліт, інфекції верхніх дихальних шляхів, кандидоз, синусит. Нечасто: кандидоз слизової оболонки порожнини рота, назофарингіт, флегмона, простий герпес, вірусні інфекції, пневмонія, інфекції, асоційовані із застосуванням катетера, грибкові інфекції, оперізуючий лишай, інфекційні ускладнення в місці ін'єкції, сепс. Доброякісні, злоякісні та неуточнені новоутворення (включаючи кісти та поліпи) Нечасто: метастатичний біль, некроз пухлини. Порушення з боку крові та лімфатичної системи Дуже часто: нейтропенія, анемія, лейкопенія, тромбоцитопенія, лімфопенія, пригнічення кістковомозкового кровотворення. Часто: фебрильна нейтропенія. Рідко: панцитопенія. Порушення з боку імунної системи Нечасто: реакції гіперчутливості. Рідко: тяжкі реакції гіперчутливості. Порушення з боку обміну речовин та харчування Дуже часто: анорексія. Часто: зневоднення, зниження апетиту, гіпокаліємія. Нечасто: гіпофосфатемія, затримка рідини, гіпоальбуміємія, полідипсія, гіперглікемія, гіпокальціємія, гіпоглікемія, гіпонатріємія. Порушення психіки Часто: безсоння, депресія, тривожність. Нечасто: занепокоєння. Порушення з боку нервової системи Найчастіше: периферична нейропатія, нейропатія, гіпестезія, парестезія. Часто: периферична сенсорна нейропатія, біль голови, дисгевзія, запаморочення, периферична моторна нейропатія, атаксія, сенсорні порушення, підвищена сонливість. Нечасто: полінейропатія, арефлексія, дискінезія, гіпорефлексія, невралгія, втрата чутливості, непритомність, постуральне запаморочення, нейрогенний біль, тремор. Порушення з боку органу зору Часто: підвищене сльозовиділення, помутніння зору, синдром "сухого ока", сухий кератокон'юнктивіт, мадароз. Нечасто: подразнення очей, біль у власних очах, порушення зору, зниження гостроти зору, кон'юнктивіт, порушення візуального сприйняття, свербіння у власних очах, кератит. Рідко: кістозний макулярний отек2. Порушення з боку органу слуху та лабіринтні порушення Часто вертиго. Нечасто: біль у вухах, шум у вухах. Порушення з боку серця Часто: тахікардія, аритмія, суправентрикулярна тахікардія. Рідко брадикардія, зупинка серця, дисфункція лівого шлуночка, застійна серцева недостатність, атріовентрикулярна блокада2. Порушення з боку судин Часто: гіперемія, "припливи" крові, підвищення артеріального тиску (АТ), лімфатичні набряки. Нечасто: зниження артеріального тиску; "холодні" кінцівки, ортостатична гіпотензія. Рідко: тромбози. Порушення з боку дихальної системи, органів грудної клітки та середостіння. Часто: інтерстиціальний пневмоніт3, задишка, носова кровотеча, фаринго-ларингеальний біль, кашель, риніт, ринорея. Нечасто: кашель з мокротою, задишка при фізичному навантаженні, набряк слизової оболонки придаткових пазух носа, ослаблене дихання, плевральний випіт, алергічний риніт, захриплість, сухість/закладеність носа, свистяче дихання, тромбоемболія/емболія легеневої. Порушення з боку шлунково-кишкового тракту Дуже часто: нудота, діарея, блювання, запор, стоматит. Часто: біль у животі, здуття живота, біль у епігастральній ділянці, диспепсія, гастроезофагеальний рефлюкс, гіпостезія слизової оболонки порожнини рота. Нечасто: дисфагія, метеоризм, глоссалгія, сухість рота, біль у яснах, рідкий випорожнення, езофагіт, біль унизу живота, виразкові ураження слизової оболонки порожнини рота, біль у роті, ректальна кровотеча. Порушення з боку печінки та жовчовивідних шляхів Нечасто: гепатомегалія. Порушення з боку шкіри та підшкірних тканин Дуже часто: алопеція, висипання на шкірі. Часто: пошкодження нігтів, свербіж, сухість шкіри, еритема, ураження нігтьових пластин (зміни пігментації або знебарвлення нігтьового ложа), оніхолізис (відшарування нігтів), гіперпігментація шкіри, зміни нігтів. Нечасто: болючість нігтьового ложа, висипання, больові відчуття в шкірних покривах, реакції фоточутливості, порушення пігментації шкіри, свербіж висип, захворювання шкіри, підвищена пітливість, оніхомадез (повна втрата нігтя), еритематозний висип, генералізована висипка, дер, , вітіліго, гіпотрихоз, почуття дискомфорту в нігтях, генералізоване свербіння, пошкодження шкірних покривів, набряк обличчя. Дуже рідко: Синдром Стівенса-Джонсона2, токсичний епідермальний некроліз2. Порушення з боку скелетно-м'язової та сполучної тканини Дуже часто: артралгія, міалгія. Часто: біль у кінцівках, біль у кістках, біль у спині, судоми у м'язах, біль у дистальних відділах кінцівок. Нечасто: біль у грудній клітці, м'язова слабкість, біль у шиї, біль у паху, м'язові спазми, кістково-м'язові болі, біль у боці, відчуття дискомфорту у кінцівках. Порушення з боку нирок та сечовивідних шляхів Нечасто: дизурія, лакіурія, гематурія, ноктурія, поліурія, нетримання сечі. Порушення з боку статевих органів та молочної залози Нечасто: біль у молочній залозі. Загальні розлади та порушення у місці введення Дуже часто: втома, астенія, підвищення температури. Часто: периферичні набряки, запалення слизової оболонки, біль, озноб, набряк, слабкість, зниження працездатності, біль у грудях, грипоподібний синдром, нездужання, сонливість, гіпертермія. Нечасто: почуття дискомфорту у грудях, порушення ходи, припухлість, реакції на місці ін'єкції. Рідко: екстравазація. Лабораторні та інструментальні дані Часто: зниження маси тіла, підвищення активності аланін-амінотрансферази (АЛТ), аспартатамінотрансферази (ACT), лужної фосфатази, гамма-глутамінтрансферази (ГГТ), зниження кількості еритроцитів, зниження гематокриту, підвищення температури тіла. Нечасто: підвищення артеріального тиску, збільшення маси тіла, гіпербілірубінемія; підвищення концентрації креатиніну в крові, гіперглікемія, гіперфосфатемія, гіпокаліємія, збільшення активності лактатдегідрогенази (ЛДГ). Травми, інтоксикація та ускладнення маніпуляцій Нечасто: забої. Рідко анамнестичний радіаційний феномен, радіаційний пневмоніт. MedDRA = словник медичних термінів регуляторної діяльності. SMQ = стандартизований запит no MedDRA; -(угруповання декількох бажаних термінів MedDRA для визначення загальної медичної концепції). 1 - частота реакцій гіперчутливості визначена на підставі одного пов'язаного з препаратом Абраксан® випадку у популяції 789 пацієнтів. 2 - згідно з постреєстраційним звітом щодо препарату Абраксан®. 3- частота пневмоніту розрахована на підставі узагальнених даних 1310 пацієнтів, які брали участь у клінічних дослідженнях препарату Абраксан®, який призначать у вигляді монотерапії при раку молочної залози та за іншими показаннями з використанням SMQ – групованого терміну "Інтерстиціальне захворювання легені". Аденокарцинома підшлункової залози (препарат Абраксан у комбінації з гемцитабіном) Інфекційні та паразитарні захворювання Часто: сепсис, пневмонія, кандидоз ротової порожнини. Порушення з боку крові та лімфатичної системи Дуже часто: нейтропенія, анемія, тромбоцитопенія. Часто панцитопенія. Нечасто: тромботична тромбоцитопенічна пурпура. Порушення з боку обміну речовин та харчування Дуже часто: зневоднення, зниження апетиту, гіпокаліємія. Порушення психіки Дуже часто: безсоння, депресія. Найчастіше: тривожність. Порушення з боку нервової системи Дуже часто: периферична нейропатія1, дисгевзія, біль голови, запаморочення. Нечасто: параліч лицевого нерва. Порушення з боку органу зору Часто: підвищене сльозовиділення. Нечасто: кістоїдний набряк жовтої плями. Порушення з боку серця Часто: серцева недостатність, тахікардія. Порушення з боку судин Часто: зниження та підвищення АТ. Порушення з боку дихальної системи, органів грудної клітки та середостіння. Дуже часто: задишка, носова кровотеча, кашель. Часто: пневмоніт2, закладеність носа. Нечасто: сухість у горлі, сухість слизової оболонки порожнини носа. Порушення з боку шлунково-кишкового тракту Дуже часто: нудота, діарея, блювання, запор, біль у животі, біль у епігастральній ділянці. Часто: стоматит, обструкція кишечника, коліт, сухість слизової оболонки ротової порожнини. Порушення з боку печінки та жовчовивідних шляхів Часто холангіт. Порушення з боку шкіри та підшкірних тканин Дуже часто: алопеція, висипання на шкірі. Часто: свербіж, сухість шкіри, захворювання нігтів, гіперемія. Порушення з боку скелетно-м'язової та сполучної тканини Дуже часто: біль у кінцівках, артралгія, міалгія. Часто: м'язова слабкість, біль у кістках. Порушення з боку нирок та сечовивідних шляхів Часто: гостра ниркова недостатність. Нечасто: гемолітико-уремічний синдром. Загальні розлади та порушення у місці введення Дуже часто: втома, периферичні набряки, підвищення температури тіла, астенія, озноб. Часто: реакції у місці введення препарату. Лабораторні та інструментальні дані Найчастіше: зниження маси тіла, підвищення активності АЛТ. Часто: підвищення активності ACT, гіпербілірубінемія, підвищення концентрації креатиніну у крові. MedDRA = словник медичних термінів регуляторної діяльності. SMQ = стандартизований запит MedDRA (угруповання кількох бажаних термінів MedDRA для визначення загальної медичної концепції). 1 частота периферичної нейропатії розрахована з використанням SMQ (об'єднаний термін). 2 частота пневмоніту розрахована з використанням SMQ - об'єднаного терміна "Інтерстиціальне захворювання легені". Опис окремих небажаних реакцій Порушення з боку крові та лімфатичної системи У Таблиці 4 представлені відомості про частоту та ступінь тяжкості змін показників гематологічних тестів у пацієнтів, які отримували препарат Абраксан у комбінації з гемцитабіном або один гемцитабін. Таблиця 4. Патологічні зміни показників гематологічних тестів у пацієнтів з аденокарциномою підшлункової залози Препарат Абраксан® (125 мг/м2)/Гемцитабін Гемцитабін 1-4 ступінь (%) 3-4 ступінь (%) 1-4 ступінь (%) 3-4 ступінь (%) Анемія, b 97 13 96 12 Нейтропенія, b 73 38 58 27 Тромбоцитопенія b, c 74 13 70 9 а - оцінювали дані 405 пацієнтів на фоні лікування комбінацією Абраксан/гемцитабін. b – оцінювали дані 388 пацієнтів на фоні лікування гемцитабіном. с- оцінять дані 404 пацієнтів на фоні лікування комбінацією Абраксан®/гемцитабін. Периферична нейропатія У пацієнтів, які отримували препарат Абраксан у комбінації з гемцитабіном, медіана часу до розвитку першого епізоду периферичної нейропатії 3 ступеня становила 140 днів. Медіана часу до зменшення симптомів периферичної нейропатії принаймні на 1 ступінь становила 21 день, а медіана часу зменшення симптомів периферичної нейропатії 3 ступеня до 0 або 1 ступеня – 29 днів. З пацієнтів, у яких лікування було перервано внаслідок розвитку периферичної нейропатії, 44% (31 із 70 пацієнтів) змогли відновити лікування препаратом Абраксан у зниженій дозі. Випадки периферичної нейропатії 4 ступеня у пацієнтів, які отримували препарат Абраксан у комбінації з гемцитабіном, не реєстрували. Сепсис Діагноз сепсису був встановлений у 5% пацієнтів з аденокарциномою підшлункової залози, які отримували препарат Абраксан у комбінації з гемцитабіном у ході відповідного дослідження, незалежно від наявності у них ні гропенії. Значними факторами ризику були ускладнення раку підшлункової залози, особливо обструкція жовчовивідних шляхів та наявність біліарного стенту. При підвищенні у пацієнта температури тіла до фебрильних значень (незалежно від кількості нейтрофілів) слід розпочати терапію антибіотиками широкого спектра дії. При розвитку фебрильної нейтропенії необхідно відкласти введення препарату Абраксан® та гемцитабіну до нормалізації температури тіла та відновлення абсолютної кількості нейтрофілів ≥ 1500 клітин/мм3, а потім відновити лікування обома препаратами у зниженій дозі. Пневмоніт Діагноз пневмоніту реєстрували у 4% пацієнтів, які отримували препарат Абраксан у комбінації з гемцитабіном. З 17 випадків пневмоніту, що відзначався у пацієнтів, які отримували препарат Абраксан у комбінації з гемцитабіном, 2 випадки мали летальний результат. Необхідний ретельний моніторинг пацієнтів для виявлення ознак та симптомів пневмоніту. Після виключення інфекційної етіології симптомів та діагностування пневмоніту необхідно припинити лікування препаратом Абраксан® та гемцитабіном без можливості його подальшого відновлення та негайно розпочати відповідні лікувальні та підтримуючі заходи. Післяреєстраційний досвід застосування Під час постреєстраційного вивчення препарату Абраксан® були описані випадки паралічу черепно-мозкових нервів, парезу голосових зв'язок та рідкісні випадки важких реакцій гіперчутливості. Були також зареєстровані рідкісні випадки зниження гостроти зору внаслідок кістоїдного набряку жовтої плями сітківки на тлі терапії препаратом Абраксан®. Необхідно відмінити препарат Абраксан при постановці діагнозу кістоїдного набряку жовтої плями сітківки. Відзначено випадки розвитку синдрому лізису пухлини під час лікування препаратом Абраксан®. У деяких пацієнтів, які отримували попередньо капецитабін, відмічені випадки долонно-підошовної еритродистезії. У зв'язку з тим, що повідомлення про подібні ускладнення надходили спонтанно при клінічному застосуванні препарату, їх справжню частоту та причинно-наслідковий взаємозв'язок визначити неможливо.Взаємодія з лікарськими засобамиСпеціальних досліджень взаємодії паклітакселу з іншими препаратами не проводилось. У зв'язку з тим, що метаболізм паклітакселу частково опосередкований ізоферментами CYP2C8 і CYP3A4 системи цитохрому Р450, слід з обережністю застосовувати препарат Абраксан® спільно з інгібіторами зазначених ізоферментів (включаючи кетоконазол та інші протигрибкові препарати, , ритонавір, саквінавір, індинавір та нелфінавір), так як токсичність паклітакселу може збільшуватися у міру зростання експозиції паклітакселу. Призначення паклітакселу одночасно з індукторами ізоферментів CYP2C8 або CYP3A4 (включаючи рифампіцин, карбамазепін, фенітоїн, ефавіренз, невірапін) не рекомендується у зв'язку з можливим зменшенням ефективності через зниження експозиції паклітакселу. Паклітаксел та гемцитабін мають різні шляхи метаболізму. Кліренс паклітакселу обумовлений, головним чином, метаболізмом, що каталізується ізоферментами CYP2C8 та CYP3A4, з подальшою екскрецією з жовчю; гемцитабін інактивується цитидиндезаміназою з подальшою екскрецією із сечею. Дослідження фармакокінетичної взаємодії препарату Абраксан® та гемцитабіну у людини не проводили. Препарат Абраксан® показаний як монотерапія раку молочної залози або в комбінації з гемцитабіном для лікування аденокарциноми підшлункової залози. Абраксан® не слід комбінувати з іншими протипухлинними засобами.Спосіб застосування та дозиАбраксан® слід вводити тільки під наглядом кваліфікованого онколога у відділеннях, призначених для лікування цитотоксичними препаратами. Він не повинен замінюватись іншими лікарськими формами паклітакселу або застосовуватися разом з ними. Рак молочної залози Препарат Абраксан® вводять внутрішньовенно краплинно протягом 30 хвилин у дозі 260 мг/м2 1 раз на 3 тижні. Зміна дози препарату під час лікування раку молочної залози При розвитку тяжкої нейтропенії (число нейтрофілів менше 500 клегок/мм3 протягом 1 тижня або більше) або тяжкої сенсорної нейропатії необхідно знизити дозу препарату Абраксан до 220 мг/м2 при проведенні всіх наступних курсів терапії. При повторному розвитку тяжкої форми нейтропенії або тяжкої сенсорної нейропатії необхідно знизити дозу до 180 мг/м2. Абраксан® не слід застосовувати, поки кількість нейтрофілів не відновиться до рівня вище 1500 клітин/мм3, а кількість тромбоцитів - до рівня вище 100000 клітин/мм3. У пацієнтів з сенсорною нейропатією 3 ступеня слід призупинити лікування до зменшення вираженості нейропатії до 1 або 2 ступеня з подальшим зниженням дози препарату Абраксан для всіх подальших курсів терапії. Аденокарцинома підшлункової залози Препарат Абраксан у комбінації з гемцитабіном вводять внутрішньовенно. Препарат Абраксан у дозі 125 мг/м2 вводять протягом 30 хвилин у 1, 8 та 15 дні кожного 28-денного циклу. Гемцитабін у рекомендованій дозі 1000 мг/м2 вводять протягом 30 хвилин відразу після завершення введення препарату Абраксан®, в 1, 8 та 15 дні кожного 28-денного циклу. Зміна дози під час лікування аденокарциноми підшлункової залози Таблиця 1: Зниження дози препаратів у пацієнтів з аденокарциномою підшлункової залози Доза Доза препарату Абраксан® (мг/м2) Доза гемцитабіну (мг/м2) Повна доза 125 1000 Перше зниження дози 100 800 Друге зниження дози 75 600 Якщо потрібне додаткове зниження дози Припинити лікування Припинити лікування Таблиця 2: Зміна дози при нейтропенії та/або тромбоцитопенії на початку або в середині циклу у пацієнтів з аденокарциномою підшлункової залози День циклу Абсолютне число нейтрофілів (клітин/мм3) Число тромбоцитів (клітин/мм3) Доза препарату Абраксан® Доза гемцитабіну День 1 <1500 АБО <100,000 Зупинити терапію до відновлення показника День 8 ≥500, але <1000 АБО ≥50,000, але <75,000 Зменшити дози на один рівень <500 АБО <50,000 Зупинити терапію День 15: ЯКЩО дози препаратів, не призначених для застосування на День 8, не були змінені: День 15 ≥500, але <1000 АБО ≥50,000, але <75,000 Ввести препарати в дозі, призначеній для Дня 8, потім ввести колонієстимулюючий фактор АБО Зменшити дозу препаратів на один рівень від дози Дня 8 <500 АБО <50,000 Зупинити терапію День 15: ЯКЩО дози препаратів, непризначених для застосування в День 8, не були знижені: День 15 ≥1000 І >75,000 Знову використовувати препарати в дозах Дня 1, потім ввести колонієстимулюючий фактор АБО Ввести препарати в дозах, як і в День 8 ≥500, але <1000 АБО ≥50,000, але <75,000 Ввести препарати в дозі, призначеній для Дня 8, потім ввести колонієстимулюючий фактор АБО Зменшити дозу препаратів на один рівень від дози Дня 8 <500 АБО <50,000 Зупинити терапію День 15: ЯКЩО терапія Дня 8 була припинена: День 15 ≥1000 І ≥75,000 Знову використовувати препарати в дозах Дня 1, потім ввести колонієстимулюючий фактор АБО Зменшити дози препаратів на один рівень від доз Дня 1 ≥500 та <1000 АБО ≥50,000, але <75,000 Зменшити дози препаратів на один рівень, потім ввести колонієстимулюючий фактор АБО Зменшити дози препаратів на два рівні від доз Дня 1 <500 АБО <50,000 Зупинити терапію Таблиця 3: Зміна дози препаратів при розвитку інших небажаних лікарських реакцій (НЛР) у пацієнтів з аденокарциномою підшлункової залози НЛР Доза препарату Абраксан® Доза гемцитабіну Фебрильна нейтропенія: 3 або 4 ступені Припинити у ведення препаратів до зникнення лихоманки та досягнення кількості нейтрофілів ≥1500 клітин/мм3; відновити терапію з наступного нижчого рівня доза Периферична нейропатія: 3 або 4 ступені Припинити введення препарату до зменшення вираженості нейропатії до 1 ступеня; відновити терапію з наступного нижчого рівня доза Вводити препарат у тій же дозі. Токсичність з боку шкіри та підшкірних тканин: 2 або 3 ступені Зменшити дозу препаратів до наступного нижчого рівня дози (а); припинити терапію, якщо НЛР зберігається. Токсичність з боку шлунково-кишкового тракту: мукозит або діарея 3 ступеня Припинити введення препаратів до поліпшення стану до 1 ступеня; відновити терапію з наступного нижчого рівня доза (а) Див. Таблицю 1 зниження рівня доз Особливі групи пацієнтів Пацієнти з порушеннями функцій печінки Пацієнтам з печінковою недостатністю легкого ступеня тяжкості (загальний білірубін >1 до ≤1,5 х ВГН та аспартатамінотрансферазу (ACT) ≤10 х ВГН) не потрібна зміна дози, незалежно від показання. Слід застосовувати ті ж дози препарату, що й у пацієнтів із нормальною функцією печінки. У пацієнтів з метастатичним раком молочної залози з печінковою недостатністю середнього та тяжкого ступеня тяжкості (загальний білірубін >1,5 до ≤5 х ВГН та ACT ≤10 х ВГН) рекомендується знизити дозу на 20%. Цю зменшену дозу можна збільшити до нормальної терапевтичної дози (як у пацієнтів з нормальною функцією печінки) у тому випадку, якщо пацієнт добре переніс перші два цикли терапії. Для пацієнтів з метастатичною аденокарциномою підшлункової залози та порушеннями функцій печінки середнього або тяжкого ступеня тяжкості даних недостатньо, що не дозволяє розробити рекомендації щодо зміни дози препарату Абраксан. Для пацієнтів із загальним білірубіном >5 х ВГН та ACT > 10 х ВГН, незалежно від показань, даних для розробки рекомендацій щодо режиму дозування недостатньо. Пацієнти з порушеннями функцій нирок Для пацієнтів з нирковою недостатністю легкого або середнього ступеня тяжкості (кліренс креатиніну від ≥30 до Діти та підлітки Безпека та ефективність препарату Абраксан® у дітей та підлітків віком до 17 років не вивчали. Дані щодо застосування препарату Абраксан у пацієнтів дитячого віку при раку молочної залози або аденокарциномі підшлункової залози відсутні. Літні пацієнти (старше 65 років) Для пацієнтів віком 65 років та старших за додаткове зниження дози препарату, крім рекомендованого для всіх пацієнтів, не передбачено. Необхідно уважно оцінити стан пацієнта з аденокарциномою підшлункової залози віком від 75 років та старшим перед призначенням терапії. Аналіз даних фармакокінетичного/фармакодинамічного моделювання для 125 пацієнтів з поширеними солідними пухлинами показує, що ризик розвитку нейтропенії під час двох перших циклів терапії може бути вищим у пацієнтів віком 65 років і старше. ПІДГОТОВКА ПРЕПАРАТУ ДО ВНУТРІШНЬОГО ВСТУП Відновлена суспензія препарату Абраксан® вводиться внутрішньовенно, за допомогою інфузійної системи з вбудованим фільтром, що має діаметр пір 15 мкм. З дотриманням вимог асептики приготуйте суспензію для інфузії таким чином: 1. Зніміть із флакона захисний ковпачок, протріть пробку спиртовим розчином. 2. За допомогою стерильного шприца повільно (протягом щонайменше 1 хвилини) введіть у флакон 20 мл 0,9% розчину натрію хлориду для ін'єкцій. Голку шприца слід направити таким чином, щоб розчин стікав по внутрішній стінці флакона. 3. Для запобігання піноутворенню Уникати потрапляння 0,9% розчину натрію хлориду безпосередньо на ліофілізат. 4. Після того, як весь розчин хлориду натрію буде введений у флакон, залиште його не менше ніж на 5 хвилин для рівномірного вбирання розчину ліофілізатом. 5. Акуратно обертаючи та (або) перевертаючи флакон протягом не менше 2 хвилин, досягайте повного та рівномірного розподілу ліофілізату в об'ємі введеного розчину натрію хлориду з утворенням однорідної суспензії. Не допускайте ціноутворення. 6. При утворенні піни або агломератів залиште флакон як мінімум на 15 хв до повного осідання піни. У разі потреби повторіть описану вище процедуру до повного зникнення агломератів. 7. Готовий до застосування препарат є однорідною напівпрозорою суспензією білого або білого з жовтуватим відтінком кольору без видимих механічних включень. Допускається деяке осадження відновленої суспензії. За наявності осаду перед введенням препарату слід знову, акуратно перевертаючи флакон, домогтися однорідності суспензії. Перед введенням необхідно оглянути суспензію щодо наявності у ній видимих механічних частинок. Якщо такі частинки виявлено, запровадження відновленої суспензії не допускається. 8. Кожен мл отриманої суспензії містить 5 мг альбумін-стабілізованого нанодисперсного паклітакселу (додаткове розведення перед введенням не вимагається). Загальний обсяг суспензії для інфузії розраховують таким чином: обсяг інфузії (мл) = загальна доза (мг)/5 (мг/мл). 9. Готову суспензію Абраксану в необхідному обсязі, що відповідає розрахованій дозі препарату, перенесіть у порожній стерильний інфузійний пакет з полівінілхлориду (ПВХ) або не містить Г1ВХ. Застосування для відновлення та введення препарату Абраксан® пристроїв медичного призначення (зокрема, шприців та пакетів для інфузій), яких як змащувальна речовина використовується силіконова олія, може призводити до утворення білкових "ниток". У цьому випадку, для усунення можливості попадання таких білкових "ниток" в кровотік інфузію препарату Абраксан слід проводити із застосуванням вбудованого фільтра з розміром пор 15 мкм. Такий фільтр видаляє зазначені частинки, не змінюючи фізичних та хімічних характеристик відновленої суспензії препарату. Застосування фільтра з розміром пор менше 15 мкм може призводити до його засмічення та блокування. Враховуючи можливість потрапляння препарату в навколосудинні тканини, необхідно ретельно контролювати процес введення препарату, своєчасно виявляючи можливі симптоми інфільтрації у місці внутрішньовенної ін'єкції. Обмеження часу введення препарату Абраксан до 30 хв, відповідно до рекомендацій, зменшує ймовірність розвитку небажаних реакцій у місці інфузії. Зберігання готової суспензії у флаконах Застосовувати відразу після розведення, при необхідності готову суспензію можна зберігати в холодильнику за температури 2-8 °С не більше 8 годин. Зберігати у захищеному від яскравого світла місці. Утилізувати невикористаний препарат згідно з локальними вимогами. Зберігання готової суспензії в інфузійних пакетах Готовий препарат слід застосовувати відразу після розведення. У разі необхідності готову суспензію в інфузійному пакеті можна зберігати при кімнатній температурі (не вище 25 °С) в умовах звичайної освітленості і застосовувати не пізніше ніж через 8 годин після розведення.ПередозуванняСпецифічний антидот паклітакселу невідомий. У разі передозування препарату Абраксан проводять симптоматичне лікування та ретельне спостереження за пацієнтом. Лікування має бути спрямоване на основні прогнозовані ускладнення (мієлосупресію, мукозит та периферичну нейропатію).Запобіжні заходи та особливі вказівкиПрепарат Абраксан® слід вводити лише під наглядом лікаря, який має досвід роботи з протипухлинними препаратами, та за наявності умов, необхідних для усунення можливих ускладнень. Цей препарат не повинен змішуватися з іншими лікарськими засобами, крім перерахованих у розділі "Підготовка препарату до внутрішньовенного введення". Контрацепція у чоловіків та жінок Жінки із збереженим дітородним потенціалом повинні застосовувати надійні методи контрацепції під час лікування та протягом 1 місяця після припинення лікування препаратом Абраксан®. Чоловікам, які отримують препарат Абраксан®, рекомендується застосовувати надійні методи контрацепції та відмовитись від зачаття дитини протягом усього курсу терапії, а також протягом 6 місяців після її закінчення. Гіперчутливість У поодиноких випадках відзначалися важкі реакції гіперчутливості, у тому числі, дуже рідко – анафілактичні реакції з летальним результатом. При появі у пацієнта симптомів гіперчутливості лікування препаратом має бути негайно припинено без можливості подальшого відновлення. Пацієнту слід призначити симптоматичну терапію. Гематологічна токсичність Пригнічення функції кісткового мозку (переважно нейтропенія) під час лікування препаратом Абраксан® спостерігається часто. Нейтропенія має дозозалежний характер і є основним фактором, що обмежує дозу препарату. Під час лікування препаратом Абраксан необхідний регулярний контроль картини периферичної крові. Повторні курси препарату Абраксан слід проводити лише при відновленні числа нейтрофілів вище 1500 клітин/мм3, а тромбоцитів – вище 100000 клітин/мм3. Нейропатія При лікуванні препаратом Абраксан часто розвивається сенсорна нейропатія, хоча її важкі форми діагностуються нечасто. У разі сенсорної нейропатії 1 або 2 ступеня тяжкості, як правило, не потрібне зниження дози препарату. При розвитку вираженої сенсорної нейропатії (3 ступеня тяжкості) на тлі монотерапії препаратом Абраксан слід призупинити лікування до полегшення симптомів до 1-2 ступеня та знизити дозу препарату Абраксан при проведенні всіх наступних курсів. При розвитку сенсорної нейропатії ≥3 ступеня на тлі комбінованої терапії препаратом Абраксан® та гемцитабіном необхідно відкласти введення препарату Абраксан®, продовживши терапію гемцитабіном у незмінній дозі. Терапію препаратом Абраксан® у зниженій дозі відновлюють після зменшення периферичної нейропатії до 0 або 1 ступеня. Сепсис Сепсис був зареєстрований у 5% пацієнтів, які отримували препарат Абраксан у комбінації з гемцитабіном, незалежно від наявності у них нейтропенії. Ускладнення раку підшлункової залози, особливо обструкція жовчовивідних шляхів та наявність біліарного стенту, були основними факторами ризику розвитку сепсису. При підвищенні у пацієнта температури тіла (незалежно від кількості нейтрофілів) слід розпочати терапію антибіотиками широкого спектра дії. При розвитку фебрильної нейтропенії слід відкласти введення препарату Абраксан® та гемцитабіну до нормалізації температури тіла та відновлення абсолютної кількості нейтрофілів ≥1500 клітин/мм3, а потім відновити лікування обома препаратами у зниженій дозі. Пневмоніт Нневмоніт був зареєстрований у 1% пацієнтів, які отримували монотерапію препаратом Абраксан®, та у 4% пацієнтів, які отримували препарат Абраксан® у комбінації з гемцитабіном. Необхідне ретельне спостереження за пацієнтами для своєчасного виявлення ознак та симптомів пневмоніту. Після виключення інфекційної етіології захворювання та підтвердження діагнозу пневмоніту необхідно відмінити лікування препаратом Абраксан® та гемцитабіном (без можливості його відновлення), та негайно розпочати відповідні лікувальні та підтримуючі заходи. Гепатотоксичність Оскільки у пацієнтів з порушеннями функцій печінки підвищується ймовірність прояву токсичності паклітакселу, препарат Абраксан слід застосовувати у них з обережністю. У зв'язку з більш високим ризиком розвитку токсичних реакцій, особливо мієлосупресії, пацієнтам з порушенням функцій печінки необхідно постійно контролювати картину крові для своєчасного виявлення симптомів вираженої мієлосупресії. Абраксан® не слід застосовувати у пацієнтів, у яких концентрація білірубіну >5 х ВГН або ACT >10 х ВГН. Крім того, препарат Абраксан® не рекомендується застосовувати у пацієнтів з метастатичною аденокарциномою підшлункової залози за наявності печінкової недостатності середнього та тяжкого ступеня тяжкості (загальний білірубін >1,5 х ВГН і ACT ≤10 х ВГН). Кардіотоксичність У пацієнтів, які отримували препарат Абраксан, були зареєстровані поодинокі випадки застійної серцевої недостатності та лівошлуночкової дисфункції. При цьому у більшості пацієнтів в анамнезі відзначали захворювання серця або застосування кардіотоксичних засобів, таких як антрацикліни. Таким чином, пацієнти, які отримують препарат Абраксан®, повинні перебувати під постійним наглядом лікаря для контролю над розвитком НЛР з боку серця. Метастази в центральну нервову систему (ЦНС) Ефективність та безпека застосування препарату Абраксан® у пацієнтів із метастазами у ЦНС не визначена. Зазвичай метастази у ЦНС погано контролюються системною хіміотерапією. Шлунково-кишкова симптоматика При появі на фоні лікування препаратом Абраксан® нудоти, блювання та діареї у пацієнтів можна застосовувати загальноприйняті протиблювотні та антидіарейні засоби. Пацієнти 75 років та старші У пацієнтів віком 75 років і більше не відзначено переваг комбінованої терапії препаратом Абраксан® та гемцитабіном у порівнянні з монотерапією гемцитабіном. У пацієнтів похилого віку (≥75 років) на тлі терапії комбінацією препарату Абраксан® та гемцитабіну відзначалося підвищення частоти серйозних НЛР, а також НЛР, що призводили до дострокового завершення терапії, у тому числі гематологічної токсичності, периферичної нейропатії, зниження апетиту та дегідратації. Пацієнти з аденокарциномою підшлункової залози у віці ≥75 років повинні перебувати під ретельним наглядом для оцінки переносимості комбінованої терапії препаратом Абраксан® та гемцитабіном. При цьому особливу увагу слід приділяти їхньому загальному стану, супутнім захворюванням та підвищеному ризику інфекцій. Інше Зважаючи на обмеженість наявних даних, не виявлено явної переваги комбінованої терапії препаратом Абраксан® та гемцитабіном у вигляді подовження загальної виживання у пацієнтів з аденокарциномою підшлункової залози з нормальними значеннями СА 19-9 до початку лікування. Не слід додавати ерлотиніб до комбінації препарату Абраксан і гемцитабіну. Допоміжні речовини Після відновлення 1 мл препарату Абраксан містить 0,183 ммоль або 4,2 мг натрію. Це потрібно мати на увазі пацієнтам, що обмежують прийом натрію. Препарат Абраксан® є альбумін-стабілізованим нанодисперсним паклітакселом, фармакологічні властивості якого можуть значною мірою відрізнятися від властивостей інших препаратів паклітакселу. НЕ ЗАСТОСУВАННЯ РАЗОМ І НЕ ЗАМІНЮВАТИ ІНШИМИ ЛІКАРСЬКИМИ ФОРМАМИ ПАКЛІТАКСЕЛА. КОНЦЕНТРАЦІЯ ГОТОВОЇ СУСПЕНЗІЇ СКЛАДАЄ 5 МГ/МЛ, ПЕРЕД ВСТУПОМ НЕ РОЗБАВЛЯТИ! При роботі з препаратом Абраксан® слід дотримуватись правил поводження з цитотоксичними речовинами та правил їх знищення. Підготовкою препарату для введення повинен займатися спеціально навчений персонал в обладнаному приміщенні з дотриманням асептичних умов. Рекомендується користуватися захисними рукавичками, окулярами та захисним одягом. Слід уникати контакту препарату зі шкірою та слизовими оболонками. При попаданні препарату на шкіру уражену ділянку слід негайно ретельно промити водою з милом. При цьому можуть виникнути відчуття поколювання/печіння та почервоніння шкіри. При попаданні препарату Абраксан на слизові оболонки слід ретельно промити уражену ділянку водою. Вдихання паклітакселу може викликати задишку, біль у грудях, відчуття печіння в очах, біль у горлі та нудоту. Вагітні працівники не повинні працювати з препаратом Абраксан®. Вплив на здатність до керування автотранспортом та управління механізмами Препарат Абраксан надає незначний або помірний вплив на здатність до керування транспортними засобами та механізмами. Препарат Абраксан® здатний викликати побічні реакції, такі як втома (дуже часто) та запаморочення (часто), які можуть впливати на здатність пацієнтів до керування транспортними засобами та механізмами. Пацієнтам слід рекомендувати утриматися від керування транспортними засобами та механізмами при розвитку втоми чи запаморочення.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептом
Склад, форма випуску та упаковкаРозчин - 1 мл/1 фл. Активна речовина: цитарабін 50мг/500мг. Допоміжні речовини: натрію хлорид, лактат натрію, молочна кислота, вода д/і. 10 мл - скляні флакони (1) - пачки картонні.Опис лікарської формиРозчин для ін'єкцій; прозорий, безбарвний.Фармакотерапевтична групаПротипухлинний препарат. Належить до групи антиметаболітів піримідинового обміну і є S-фазоспецифічним препаратом. Гальмує синтез ДНК. Внаслідок фосфорилювання перетворюється на арабінозил цитозинтрифосфат (Ара-ЦТФ), який конкурентно інгібує ДНК-полімеразу. Крім того, є дані, що синтез ДНК інгібується за рахунок вбудовування цитарабіну в молекулу ДНК і РНК. Можливий розвиток резистентності до цитарабіну пов'язаний з інгібуванням мембранного транспорту, дефіцитом фосфоруючих ферментів, підвищеною активністю ферментів, що інактивують, зниженою спорідненістю ДНК-полімерази або підвищеним пулом деокси-ЦТФ. Цитотоксична дія досягається при створенні високих постійних внутрішньоклітинних концентрацій Ара-ЦТФ.ФармакокінетикаВсмоктування та розподіл При безперервній внутрішньовенній інфузії цитарабіну у звичайній дозі (100-200 мг/м2 поверхні тіла) досягаються концентрації 0.04-0.6 мкмоль/л. При підшкірному введенні C max ; у плазмі досягається протягом 20-60 хв, потім відбувається двофазне зниження концентрації. Цитарабін проникає через гематоенцефалічний бар'єр. Після безперервної інфузії у спинномозковій рідині досягається концентрація, що становить 10-40% від концентрації у плазмі. Зв'язування з білками плазми – 15%. Метаболізм Після внутрішньовенного введення цитарабін під дією цитидиндезамінази швидко і практично повністю біотрансформується в печінці та інших тканинах у неактивний урацил-метаболіт (Ара-У). Незначна частина цитарабіну піддається фосфорилювання під дією кіназ на внутрішньоклітинному рівні, внаслідок чого утворюється активний метаболіт Ара-ЦТФ. Виведення T1/2 ;у початковій (α-фаза) фазі становить 10 хв, у кінцевій (β-фаза) – приблизно 1-3 год. Через мінімальну активність дезамінази в ЦНС виведення цитарабіну зі спинномозкової рідини відбувається повільно, при цьому T1/2 становить 2-11 год. У постійному вигляді нирками виводиться 4-10% введеної дози. У перші 24 год 71-96% введеного препарату виявляється у сечі як Ара-У.Клінічна фармакологіяПротипухлинний препарат.Показання до застосуванняГострий нелімфобластний та/або лімфобластний лейкоз (для індукції ремісії, а також як підтримуюча терапія); профілактика та лікування нейролейкозу (інтратекальне введення як у вигляді монотерапії, так і у поєднанні з іншими протипухлинними препаратами); лікування неходжкінських лімфом; лікування бластних кризів при хронічному мієлолейкозі Високодозна цитарабінова терапія: рефрактерні до терапії неходжкінські лімфоми; рефрактерний до терапії гострий лімфобластний та/або нелімфобластний лейкоз, а також варіанти з несприятливим прогнозом; рецидиви гострих лейкозів; вторинні лейкози після попередньої хіміотерапії та/або променевої терапії; маніфестний лейкоз після трансформації прелейкозів; гострий нелімфобластний лейкоз у пацієнтів віком до 60 років (для консолідації ремісії); бластні кризи при хронічному мієлолейкозі.Протипоказання до застосуванняВагітність; період лактації (грудного вигодовування); підвищена чутливість до цитарабіну та інших компонентів препарату. З обережністю слід призначати препарат при печінковій та/або нирковій недостатності (у зв'язку з підвищеним ризиком розвитку нейротоксичності, особливо при проведенні високодозної терапії), при лікарсько-індукованому пригніченні кровотворення, інфільтрації кісткового мозку пухлинними клітинами, гострих інфекційних захворюваннях. .ч. вітряна віспа, оперізувальний герпес), грибкової або бактеріальної етіології (ризик розвитку тяжких ускладнень та генералізації процесу), захворюваннях, при яких існує підвищений ризик розвитку гіперурикемії (подагра або уратний нефролітіаз).Вагітність та лактаціяПрепарат протипоказаний для застосування при вагітності та в період лактації. Під час терапії Алексаном, а також протягом 6 місяців після закінчення терапії жінки та чоловіки дітородного віку повинні застосовувати надійні методи контрацепції.Побічна діяПобічні ефекти залежать від дози, способу введення та тривалості терапії. З боку системи кровотворення: ; лейкопенія, тромбоцитопенія, анемія, мегалобластоз, ретикулоцитопенія. Зниження числа лейкоцитів має двофазний характер, при цьому перше максимальне зниження досягається до 7-9 дня. Потім слідує короткочасний підйом з максимумом на 12-й день. При другому та глибшому зниженні мінімальна кількість лейкоцитів відзначається у 15-24 дні. У наступні 10 днів кількість лейкоцитів швидко зростає. Зниження числа тромбоцитів відзначається до 5-го дня, мінімум відзначається між 12-15 днями. У наступні 10 днів відзначається швидке збільшення кількості тромбоцитів до вихідного рівня. Ступінь тяжкості цих реакцій залежить від дози та схеми введення. З боку травної системи: нудота, блювання, втрата апетиту, біль у животі, діарея, запалення або виразка слизової оболонки ШКТ (в т.ч. ротова порожнина, пряма кишка, рідше - стравохід). Нудота і блювота найчастіше виникають за швидким внутрішньовенним введенням. При високодозній терапії (2-3 г/м2) виразки шлунково-кишкового тракту можуть мати важкий характер, можливий розвиток некротичного коліту, некрозів тонкої кишки, кістозного пневматозу кишечника, що призводить до перитоніту. З боку печінки та підшлункової залози: порушення функції печінки, жовтяниця. При високодозній терапії – порушення функції печінки з гіпербілірубінемією, сепсис, абсцес печінки. Повідомлялося також про окремі випадки розвитку тромбозу печінкових вен (синдром Бадда-Кіарі), а також панкреатиту при проведенні високодозової терапії у комбінації з іншими протипухлинними препаратами. З боку нервової системи: неврит, нейротоксичність, головний біль, запаморочення. Порушення з боку ЦНС переважно відзначаються під час проведення високодозної терапії (переважно виявляються розлади функції мозку і мозочка) - ністагм, дизартрія, атаксія, сплутаність свідомості, зміни особистості, сонливість, кома. Порушення з боку ЦНС мають оборотний характер. Також повідомлялося про випадки периферичної моторної та сенсорної невропатії та пізнього прогресуючого висхідного паралічу. В окремих випадках після інтратекального введення відзначалися нудота, блювання, запаморочення, гарячка, можливо пов'язані з проведенням люмбальної пункції. Також може виявлятися кумулятивна нейротоксичність, особливо за коротких інтервалів між введеннями доз.При інтратекальному введенні препарату були описані окремі випадки некротизуючої лейкоенцефалопатії, параплегії та сліпоти. З боку органів чуття: ;кон'юнктивіт (фотофобія, печіння в очах, виражена сльозотеча), кератит; при високодозній терапії – оборотний виразковий кератит, геморагічний кон'юнктивіт, розлади зору. З боку кістково-м'язової системи: ;при високодозній терапії - міалгії та/або артралгії в області шиї та нижніх кінцівок. Описано одиничний випадок рабдоміолізу. З боку дихальної системи: біль у горлі, задишка, пневмонія, дифузний інтерстиціальний пневмоніт (при застосуванні в середніх дозах 1 г/м2), прогресуючий респіраторний дистрес-синдром, що призводить до набряку легень і кардіомегалії з можливим смертельним результатом. ). З боку серцево-судинної системи: кардіоміопатія (в т.ч. фатальна при використанні цитарабіну у високих дозах у комбінації з циклофосфамідом), перикардит, транзиторна аритмія. З боку сечовидільної системи: порушення функції нирок, затримка сечі, гіперурикемія або уратна нефропатія. Дерматологічні реакції: свербіж, макуло-папульозний або уртикарний висип, поява пігментних плям на шкірі, виразка шкіри, алопеція; рідко - важка шкірна висипка, що призводить до десквамації. Алергічні реакції: ; кропив'янка, анафілаксія, набряк. Місцеві реакції: запалення підшкірно-жирової клітковини в місці ін'єкції. Інфекційні ускладнення: ;вірусні, бактеріальні, грибкові, паразитарні або спричинені сапрофітною флорою інфекції будь-якої локалізації (в т.ч. сепсис), зазвичай легкого або середнього ступеня тяжкості, але можуть бути важкими і іноді фатальними (їх розвиток зумовлений зниженням імунітету). Інші: ;лихоманка, тромбофлебіт; в окремих випадках - синдром неадекватного вироблення АДГ. Через 6-12 годин після введення препарату Алексан може розвиватися ;Взаємодія з лікарськими засобамиПри одночасному застосуванні Алексана з іншими протипухлинними мієлосупресивними препаратами або променевою терапією посилюється цитостатична та імуносупресивна активність цих препаратів. При застосуванні поліхіміотерапії з включенням цитарабіну відзначається оборотне зниження рівноважної плазмової концентрації дигоксину за рахунок зниження всмоктування (порушення всмоктування через токсичну дію на слизову оболонку кишечника), а також зменшення ниркової екскреції глікозиду. Альтернативою для таких хворих може вважатися застосування дигітоксину, рівноважна плазмова концентрація якого не змінюється. Проведені in vitro дослідження взаємодії між гентаміцином та цитарабіном виявили існування антагонізму, внаслідок якого можливе зниження чутливості штамів Klebsiella pneumoniae до гентаміцину. При одночасному застосуванні Алексана із фторцитозином можливе зниження ефективності останнього. Імунодепресанти (азатіоприн, хлорамбуцил, глюкокортикоїд, циклофосфамід, циклоспорин, меркаптопурин, такролімус) підвищують ризик розвитку інфекційних ускладнень при одночасному застосуванні з Алексаном. При одночасному застосуванні Олексана з убитими вірусними вакцинами можливе зниження утворення антитіл за рахунок придушення цитарабіном нормальних механізмів захисту. При одночасному застосуванні Алексана з живими вірусними вакцинами можливе зниження утворення антитіл, потенціювання реплікації вірусу, посилення побічних ефектів за рахунок придушення цитарабіном нормальних механізмів захисту. Фармацевтична взаємодія Не можна змішувати Алексан в одному шприці чи крапельниці з іншими препаратами. Фармацевтично несумісний з гепарином, інсуліном, метотрексатом, 5-фторурацилом, оксациліном, бензилпеніциліном, метилпреднізолоном.Спосіб застосування та дозиСхема та метод застосування препарату Алексан варіюють при використанні різних режимів хіміотерапії. Перед призначенням препарату слід звернутись до спеціальної літератури. Алексан можна вводити внутрішньовенно струминно або краплинно, підшкірно, внутрішньом'язово (зазвичай застосовується тільки при проведенні терапії, спрямованої на підтримку ремісії), а також інтратекально. Середня добова доза - 100-200 мг/м2; поверхні тіла, для; пацієнтів похилого віку або зі зниженими резервами кровотворення; - 50-70 мг/м2; поверхні тіла. Для ;індукції ремісії при гострих лейкозах ;у комбінації з іншими протипухлинними препаратами призначають по 100 мг/м2 ;поверхні тіла/сут у вигляді безперервної внутрішньовенної інфузії протягом 7 днів або 100 мг/м2 ;поверхні тіла внутрішньовенно 7 днів поспіль. Усього проводять 4-7 лікувальних курсів. Інтервали між курсами – не менше 14 днів. При; висококодозної терапії для лікування лейкозів з поганим прогнозом, а також рефрактерних лейкозів і рецидивів; днів у вигляді монотерапії або комбінації з іншими протипухлинними препаратами. При інтратекальному введенні при гострому лейкозі; доза Алексана становить 5-75 мг/м2; поверхні тіла. Частота введення може коливатися від 1 разу на добу протягом 4 днів до 1 разу на 4 дні. Найчастіше Алексан призначають по 30 мг/м2 поверхні тіла кожні 4 дні до нормалізації показників, далі слід ще одне додаткове введення. Однак, дози та інтервали між введеннями залежать від клінічної ситуації. У зв'язку з тим, що дози та режим введення Алексана залежать від спеціально розроблених схем поліхіміотерапії, у кожному індивідуальному випадку слід звертатися до спеціальної літератури. При нирковій та печінковій недостатності немає необхідності знижувати дозу препарату у разі застосування Алексана у звичайних дозах. Якщо проводиться високодозна терапія, то при виборі дози слід брати до уваги підвищений ризик ускладнень з боку центральної нервової системи. Правила приготування розчину для інфузій Алексан у потрібній дозі розбавляють у 0.9% розчині натрію хлориду або у 5% розчині декстрози. Концентрація цитарабіну не повинна перевищувати 100 мг/мл. Для проведення перфузії Алексан можна використовувати у нерозбавленому вигляді. При інтратекальному, люмбальному та інтравентрикулярному введенні можна використовувати оригінальний розчин. Спочатку слід зробити відбір 5-8 мл спинномозкової рідини, змішати її з розчином Алексана у шприці, а потім здійснити повільне зворотне введення отриманого розчину. Використання цього способу введення не пов'язане з ризиком системної токсичної дії.ПередозуванняСимптоми: хронічне передозування може призвести до тяжкого порушення кістковомозкового кровотворення, яке може супроводжуватися масивною кровотечею, розвитком небезпечних для життя інфекцій, а також до прояву нейротоксичної дії. Лікування: оскільки для цитарабіну немає ефективних антидотів, кожне введення препарату слід здійснювати з обережністю. При передозуванні показана допоміжна терапія (гемотрансфузія, антибіотикотерапія). У разі тяжкого передозування, яке виникло під час інтратекального введення, слід провести повторні люмбальні пункції для забезпечення дренажу спинномозкової рідини; можливе нейрохірургічне втручання з вентрикулолюмбальною перфузією. Цитарабін може виводитись при гемодіалізі, проте інформація про ефективність гемодіалізу при передозуванні цитарабіну відсутня.Запобіжні заходи та особливі вказівкиПри роботі з препаратом слід дотримуватися запобіжних заходів, розроблених для поводження з цитостатиками. Не слід допускати контакту препарату зі шкірою та слизовими оболонками, особливо зі слизовою оболонкою очей. Індукційна та консолідуюча терапія з використанням препарату Алексан при гострих лейкозах повинна здійснюватися в умовах спеціалізованого стаціонару, під контролем досвідчених онкологів та забезпечуючи ретельне спостереження. Необхідно регулярно визначати кількість формених елементів крові, функцію кісткового мозку, печінки та нирок, а також рівень сечової кислоти у сироватці. У пацієнтів з високим вмістом бластних клітин або пухлинами великого розміру (при неходжинських лімфомах) рекомендується проводити профілактику гіперурикемії. При зниженні тромбоцитів нижче 50000/мкл або поліморфноядерних гранулоцитів нижче 1000/мкл слід перервати або модифікувати терапію. Кількість формених елементів периферичної крові може продовжувати падати після відміни препарату та досягати мінімального рівня через 12-24 діб. За наявності показань можна відновлювати терапію з появою чітких ознак відновлення кровотворення за результатами дослідження кісткового мозку. При проведенні високодозної терапії та інтратекальної терапії не можна використовувати розчини, що містять бензиловий спирт. Під час проведення високодозової терапії слід здійснювати постійний контроль функції ЦНС та легень. При проведенні високодозової терапії та при порушенні функції печінки та нирок може зростати ймовірність токсичності з боку центральної нервової системи. Пацієнтам з порушеннями функції печінки та нирок препарат слід призначати з обережністю та, можливо, у зниженій дозі. Хворі, які отримують високодозну терапію Алексаном, повинні спостерігатися з приводу можливості розвитку невропатії, оскільки для запобігання виникненню незворотних неврологічних порушень може знадобитися зміна доз або режиму терапії. З появою симптомів токсичного впливу на ЦНС слід оцінити співвідношення користі та ризику; такі ж дії потрібні і при появі перших симптомів алергії. При застосуванні Алексана можливий розвиток гіперурикемії за рахунок розпаду пухлинних клітин. Рекомендується проводити профілактику гіперурикемії у пацієнтів з високим вмістом бластних клітин або з пухлинами великого розміру (наприклад, неходжкінські лімфоми). Вакцинація пацієнтів, яким проводиться терапія Алексаном, повинна проводитися вкрай обережно, після ретельної оцінки гематологічного статусу та за згодою лікаря-онколога. Інтервал між закінченням імуносупресивної терапії та вакцинації залежить від виду імуносупресанта, основного захворювання та інших факторів та варіює від 3 міс до 1 року. Пацієнтам, які перебувають на гемодіалізі, годі було вводити Алексан безпосередньо до і під час проведення діалізу, т.к. цитарабін виводиться при гемодіалізі. Введення кортикостероїдів дозволяє запобігти або зменшити прояви цитарабінового синдрому. Вплив на здатність до керування автотранспортом та управління механізмами Дані про вплив препарату Алексан на здатність до керування автотранспортом та управління механізмами відсутні, однак оскільки під час проведення терапії можуть виникнути нудота та блювання, це може опосередковано позначитися на здатності до керування автотранспортом та роботі з механізмами. Тому слід уважно ставитись до індивідуальної дії препарату у зазначених вище ситуаціях.Умови відпустки з аптекЗа рецептомВідео на цю тему
28 953,00 грн
28 915,00 грн
Склад, форма випуску та упаковкаЛіофілізат - 1 фл. активна речовина: пеметрекседу динатрію гептагідрат, еквівалентний 500 мг пеметрекседу; допоміжні речовини: манітол 500,0 мг, хлористоводневої кислоти розчин 10% та/або гідроксиду натрію розчин 10% (додають у процесі виробництва для встановлення pH) - qs Ліофілізат для виготовлення розчину для інфузій, 500 мг. По 500 мг у флаконі. По одному флакону з інструкцією із застосування в картонній пачці.Опис лікарської формиЛіофілізат від білого до світло-жовтого або світло-жовтого із зеленуватим відтінком кольору.Фармакотерапевтична групаПротипухлинний засіб - антиметаболіт.ФармакокінетикаПостійний обсяг розподілу пеметрекседу дорівнює 9 л/м2. Близько 81% пеметрекседу пов'язують із білками плазми. Зв'язування не порушується при вираженій нирковій недостатності. Пеметрексед обмежено метаболізується в печінці. Від 70 до 90% препарату виділяється нирками у незміненому вигляді у перші 24 години після введення. Загальний плазмовий кліренс пеметрекседу становить 92 мл/хв і період напіввиведення з плазми становить 3,5 години у хворих з нормальною функцією нирок.ФармакодинамікаПеметрексед є антагоністом фолієвої кислоти, що діє на багато мішенів її метаболізму та інгібує in vitro тиміділатсинтазу (TS), дигідрофолатредуктазу (DHFR), гліцинам ідрібонуклеотидформілтрансферазу (GARFT), які є ключовими ферментами. Пеметрексед надходить у клітини за допомогою переносника відновлених фолатів та білкових фолат-зв'язувальних транспортних систем. Вступаючи в клітину, пеметрексед швидко і ефективно перетворюється на поліглутаматні форми за допомогою ферменту фолілполіглутаматсинтетази. Поліглутаматні форми затримуються у клітинах і є потужнішими інгібіторами TS та GARFT. Поліглутамінування - це процес, залежний від часу та концентрації, який зустрічається в пухлинних клітинах та меншою мірою в нормальних тканинах. У поліглутамінованих метаболітів збільшено період напіввиведення, внаслідок чого збільшується дія препарату у пухлинних клітинах. При комбінованому застосуванні пеметрекседу та цисплатину у дослідженнях in vitro спостерігався синергізм протипухлинної дії.Показання до застосуванняМісцевопоширений або метастатичний неклітинний недрібноклітинний рак легені; злоякісна мезотеліома плеври.Протипоказання до застосуванняГіперчутливість до пеметрекседу або допоміжних речовин, що входять до складу препарату. Мієлосупресія (абсолютна кількість нейтрофілів Виражена ниркова недостатність (кліренс креатиніну (КК)) Вагітність, період лактації. Дитячий вік (відсутність даних з безпеки та ефективності). Одночасне застосування з вакциною для профілактики жовтої лихоманки. З обережністю: у разі порушення функції печінки; при тяжких захворюваннях серцево-судинної системи, у тому числі інфаркті міокарда та порушенні мозкового кровообігу.Вагітність та лактаціяПротипоказано.Побічна діяПобічні ефекти, що спостерігалися при монотерапії пеметрекседом (місцеворозповсюджений або метастатичний неплоскоклітинний недрібноклітинний рак легені) з додаванням фолієвої кислоти та вітаміну В12, викладені нижче відповідно до наступної частоти: дуже часто (≥10%), часто ( З боку системи кровотворення: дуже часто – лейкопенія, нейтропенія, анемія; часто – тромбоцитопенія. З боку органів травлення: дуже часто – нудота, блювання, анорексія, стоматит/фарингіт, діарея; часто - підвищення активності аланінамінотрансферази (АЛТ) та аспартатамінотрансферази (ACT), запор, біль у животі. З боку шкіри та шкірних придатків: дуже часто – висипання/лущення; часто - свербіж шкіри, алопеція, мультиформна еритема. З боку периферичної нервової системи: часто – сенсорна чи моторна нейропатія. З боку сечовидільної системи: часто – підвищення концентрації сироваткового креатиніну. З боку серцево-судинної системи: нечасто – суправентрикулярна аритмія. Інші: дуже часто – підвищена стомлюваність; часто – гарячка, приєднання вторинних інфекцій без нейтропенії, фебрильна нейтропенія, алергічні реакції. Побічні ефекти, що спостерігалися при застосуванні пеметрекседу в комбінації з цисплатином (місцерозповсюджений або метастатичний неплоскоклітинний недрібноклітинний рак легені) з додаванням фолієвої кислоти та вітаміну В12, викладені нижче відповідно до наступної частоти: дуже часто (≥10%), часто ( З боку системи кровотворення: дуже часто – лейкопенія, нейтропенія, анемія, тромбоцитопенія. З боку органів травлення: дуже часто – нудота, блювання, анорексія, стоматит/фарингіт, діарея, запор; часто - диспепсія, печія, підвищення активності АЛТ та ACT; нечасто – підвищення активності гамма-глютамілтрансферази (ГГТ). З боку шкіри та шкірних придатків: дуже часто – алопеція; часто - висипання/лущення. З боку периферичної нервової системи: часто – сенсорна нейропатія, порушення смаку; нечасто – моторна нейропатія. З боку сечовидільної системи: дуже часто – підвищення концентрації сироваткового креатиніну; часто зниження кліренсу креатиніну, ниркова недостатність. З боку серцево-судинної системи: нечасто – аритмія. З боку органів дихання: нечасто – біль у грудній клітці. Інші: дуже часто – підвищена стомлюваність; часто – приєднання вторинних інфекцій, кон'юнктивіт, зневоднення, фебрильна нейтропенія, підвищення температури тіла. Побічні ефекти, що спостерігалися при монотерапії пеметрекседом як підтримуюча терапія у пацієнтів з відсутністю прогресування після першої лінії (місцерозповсюджений або метастатичний неплоскоклітинний недрібноклітинний рак легені) з додаванням фолієвої кислоти та вітаміну В12, викладені нижче відповідно до наступної частоти: дуже часто (≥1 ), часто ( З боку системи кровотворення: дуже часто – анемія; часто - лейкопенія, нейтропенія, тромбоцитопенія. З боку органів травлення: дуже часто – нудота, анорексія; часто - блювання, запалення слизових оболонок/стоматит, діарея, запор, підвищення активності АЛТ та ACT. З боку шкіри та шкірних придатків: часто - висипання/лущення, алопеція, свербіж шкіри; нечасто – мультиформна еритема. З боку периферичної нервової системи: часто – сенсорна та моторна нейропатія. З боку сечовидільної системи: часто – підвищення концентрації сироваткового креатиніну, зниження клубочкової фільтрації, ниркова недостатність. З боку серцево-судинної системи: нечасто – суправентрикулярна аритмія. Інші: дуже часто – підвищена стомлюваність; часто – набряки, больовий синдром, фебрильна нейтропенія, приєднання вторинних інфекцій, лихоманка без нейтропенії, кон'юнктивіт, підвищене сльозовиділення, запаморочення; нечасто – алергічні реакції, тромбоемболія легеневої артерії. Побічні ефекти, що спостерігалися при застосуванні пеметрекседу в комбінації з цисплатином (злоякісна мезотеліома плеври) з додаванням фолієвої кислоти та вітаміну В12, викладені нижче відповідно до наступної частоти: дуже часто (≥10%), часто ( З боку системи кровотворення: дуже часто – лейкопенія, нейтропенія, анемія, тромбоцитопенія. З боку органів травлення: дуже часто – нудота, блювання, анорексія, стоматит/фарингіт, діарея, запор; часто - диспепсія, підвищення активності АЛТ, ACT та ГГТ. З боку шкіри та шкірних придатків: дуже часто – висипання, алопеція. З боку периферичної нервової системи: дуже часто – сенсорна нейропатія; часто – порушення смаку; нечасто – моторна нейропатія. З боку сечовидільної системи: дуже часто – підвищення концентрації сироваткового креатиніну, зниження кліренсу креатиніну; часто – ниркова недостатність. З боку серцево-судинної системи: нечасто – аритмія. З боку органів дихання: часто – біль у грудній клітці. Інші: дуже часто – підвищена стомлюваність; часто – кон'юнктивіт, зневоднення, фебрильна нейтропенія, приєднання вторинних інфекцій, підвищення температури тіла, кропив'янка. Побічні ефекти, що спостерігалися при застосуванні пеметрекседу в інших клінічних дослідженнях: Серйозні серцево-судинні та цереброваскулярні небажані явища, включаючи інфаркт міокарда, стенокардію, інсульт, минуще порушення мозкового кровообігу, спостерігалися нечасто при застосуванні пеметрекседу у комбінації з іншими протипухлинними препаратами; при цьому переважно у пацієнтів з факторами ризику серцево-судинних порушень. Також нечасто повідомлялося про випадки панцитопенії, езофагиту/променевого езофагиту. У поодиноких випадках відзначався розвиток гепатиту, потенційно тяжкого ступеня. При застосуванні пеметрекседу були зареєстровані випадки коліту (у тому числі кишкова та ректальна кровотеча, іноді з летальним результатом; перфорація стінки кишки, некроз стінки кишки та запалення сліпої кишки) та інтерстиціального пневмоніту з дихальною недостатністю, іноді з летальним результатом (нечасто). За результатами клінічних досліджень приблизно у 1% пацієнтів відзначався розвиток сепсису, у деяких випадках із летальним кінцем. Постмаркетингові дані: Нечасто – набряки, ішемія кінцівок, у деяких випадках з розвитком некрозу, гостра ниркова недостатність, променевий пневмоніт; рідко - у пацієнтів, які раніше отримували променеву терапію, відзначалися випадки повторного розвитку шкірних реакцій, подібних до променевих (анамнестична реакція на опромінення) при подальшому призначенні пеметрекседу; також були зареєстровані випадки бульозного дерматиту, що включають синдром Стівенса-Джонсона та токсичний епідермальний некроліз, у деяких випадках із летальним кінцем; рідко повідомлялося про випадки розвитку імуноопосередкованої гемолітичної анемії, анафілактичного шоку.Взаємодія з лікарськими засобамиДослідження in vitro продемонстрували, що пеметрексед активно секретується за допомогою АТ3 (переносник органічних аніонів людини 3 типу). Спільне застосування з нефротоксичними препаратами (такими, як аміноглікозиди, "петлеві" діуретики, платиновмісні препарати, циклоспорин) та/або речовинами, що виводяться нирками за допомогою канальцевої секреції (наприклад, пробенецид) може призвести до зниження кліренсу пеметрекседу. Результати досліджень in vitro свідчать, що пеметрексед мінімально взаємодіє з препаратами, що метаболізуються ізоферментами CYP3A, CYP2D6, CYP2C9, CYP1A2. Фармакокінетика пеметрекседу не змінюється при застосуванні фолієвої кислоти внутрішньо, вітаміну В12 внутрішньом'язово та при комбінованому застосуванні з цисплатином. Загальний кліренс похідних платини не порушується при застосуванні пеметрекседу. Застосування нестероїдних протизапальних препаратів (НПЗЗ) у високих дозах (наприклад, ібупрофену понад 1600 мг/добу або ацетилсаліцилової кислоти більше 1300 мг/добу) одночасно з терапією пеметрекседом навіть у пацієнтів з нормальною функцією нирок (КК ≥8 зниження кліренсу пеметрекседу та посилення його побічної дії. Пацієнтам з нирковою недостатністю легкого та середнього ступеня тяжкості (КК 45-79 мл/хв) не рекомендується застосування НПЗЗ з коротким періодом напіввиведення протягом 2-х днів перед застосуванням пеметрекседу, в день застосування та протягом 2-х днів після застосування пеметрекседу. Зважаючи на відсутність даних про можливу взаємодію між пеметрекседом і НПЗП з великим періодом напіввиведення (піроксикам, рофекоксиб), пацієнти з нирковою недостатністю легкого або помірного ступеня вираженості, які отримують НПЗЗ, повинні перервати їх застосування мінімум за 5 днів до введення пеметрекседу, в день введення та протягом 2 днів після введення пеметрекседу. Якщо потрібне спільне застосування нестероїдних протизапальних засобів, пацієнтам потрібен суворий моніторинг токсичності, особливо мієлосупресії та токсичності з боку шлунково-кишкового тракту (ШКТ). Пеметрексед несумісний із розчином Рінгера лактату та розчином Рінгера. Спільне застосування пеметрекседу з іншими препаратами та розчинами не досліджено, тому не рекомендується (за винятком 0,9% розчину натрію хлориду). При одночасному застосуванні з живими ослабленими вакцинами можлива інтенсифікація процесу реплікації вакцинного вірусу, посилення його побічних/несприятливих ефектів та/або зниження вироблення антитіл в організмі хворого у відповідь на введення вакцини. При одночасному застосуванні з пероральними антикоагулянтами слід регулярно контролювати Міжнародне нормалізоване ставлення (МНО).Спосіб застосування та дозиПеметрексед вводиться внутрішньовенно краплинно протягом 10 хвилин. Місцевопоширений або метастатичний неклітинний недрібноклітинний рак легені Перша лінія терапії. Комбіноване лікування з цисплатином: Рекомендована доза препарату АЛІМТА® – 500 мг/м2 у перший день кожного 21-денного циклу. Цисплатин вводиться у дозі 75 мг/м2 на фоні гідратації (див. інструкцію із застосування цисплатину) приблизно через 30 хвилин після введення препарату АЛІМТА у перший день кожного 21-денного циклу. Підтримуюча хіміотерапія у хворих із відсутністю прогресування після першої лінії терапії на основі похідних платини. Монотерапія: Рекомендована доза препарату АЛІМТА® – 500 мг/м2 у перший день кожного 21-денного циклу. Друга лінія терапії. Монотерапія: Рекомендована доза препарату АЛІМТА® – 500 мг/м2 у перший день кожного 21-денного циклу. Злоякісна мезотеліома плеври Комбіноване лікування з цисплатином: Рекомендована доза препарату АЛІМТА® – 500 мг/м2 у перший день кожного 21-денного циклу. Цисплатин вводиться у дозі 75 мг/м2 на фоні гідратації (див. інструкцію із застосування цисплатину) приблизно через 30 хвилин після введення препарату АЛІМТА у перший день кожного 21-денного циклу. Рекомендації перед початком застосування препарату АЛІМТА® Призначення дексаметазону (або аналога) у дозі 4 мг 2 рази на день за 1 день до початку лікування пеметрекседом, у день введення та наступний день після введення пеметрекседу знижує частоту та вираженість шкірних реакцій. Для зменшення токсичності препарату пацієнтам, які отримують пеметрексед, повинні бути призначені препарати фолієвої кислоти або мультивітаміни, що містять фолієву кислоту, що забезпечують її добову потребу. Фолієва кислота (від 350 до 1000 мкг, в середньому 400 мкг) повинна призначатися як мінімум 5 днів протягом 7 днів перед першим введенням пеметрекседу, під час всього циклу лікування і протягом 21 дня після останнього введення пеметрекседу. Пацієнтам також необхідноодноразово ввести вітамін В12 у дозі 1000 мкг внутрішньом'язово в період 7 днів перед першим введенням пеметрекседу і потім через кожні 3 цикли після початку лікування. Наступні введення вітаміну В12 у тій же дозі можуть проводитись у день введення пеметрекседу. Спостереження Для всіх пацієнтів, які отримують пеметрексед, рекомендується проводити спостереження перед кожним введенням препарату за загальним клінічним аналізом крові, включаючи визначення лейкоцитарної формули та кількості тромбоцитів. Для оцінки функції нирок та печінки перед кожним введенням пеметрекседу слід проводити біохімічний аналіз крові. Перед початком кожного циклу хіміотерапії абсолютна кількість нейтрофілів (АЧН) повинна становити ≥ 1500 клітин/мм3, число тромбоцитів - ≥ 100000 клітин/мм3, концентрація загального білірубіну - ≤ 1,5 рази від верхньої межі норми (ВГН) та лужної фос аланіновий амінотрансфераз ≤ 3 рази від ВГН або ≤ 5 разів від ВГН за наявності метастазів у печінці. Рекомендації щодо зниження дози Корекцію дози перед повторними циклами слід проводити, ґрунтуючись на найнижчому з гематологічних показників або максимально вираженій негематологічній токсичності протягом попереднього циклу лікування. Лікування може бути відстроченим з метою відновлення від проявів токсичності. У міру відновлення лікування слід продовжити відповідно до рекомендацій, наведених у Таблицях 1-3, які відносяться до застосування пеметрекседу у монотерапії або у комбінації з цисплатином. Таблиця 1. Режим дозування пеметрекседу (при монотерапії або при комбінованій терапії) та цисплатину Гематологічна токсичність Корекція дози (мг/м2) Мінімальний вміст нейтрофілів < 500/мкл та мінімальний вміст тромбоцитів ≥ 50 000/мкл 75% від попередньої дози (пеметрексед та цисплатин) Мінімальний вміст тромбоцитів < 50 000/мкл незалежно від мінімального вмісту нейтрофілів 75% від попередньої дози (пеметрексед та цисплатин) Мінімальний вміст тромбоцитів < 50 000/мкл з кровотечею незалежно від мінімального вмісту нейтрофілів 50% від попередньої дози (пеметрексед та цисплатин) а Ці критерії відповідають визначенню кровотечі ≥ 2 ступеня відповідно до критеріїв загальної токсичності Національного інституту раку (NCI-CTC). При розвитку негематологічної токсичності (крім нейротоксичності) ≥ 3 ступеня лікування необхідно відкласти до відновлення показників, що відповідають значенню перед початком лікування. Далі терапію необхідно продовжити відповідно до рекомендацій, наведених у Таблиці 2. Таблиця 2. Режим дозування пеметрекседу (при монотерапії або при комбінованій терапії) та цисплатину Негематологічна токсичність, б Доза пеметрекседу (мг/м2) Доза цисплатину (мг/м2) Будь-яка токсичність 3 або 4 ступеня за винятком запалення слизової оболонки 75% від попередньої дози 75% від попередньої дози Діарея, що вимагає госпіталізації (незалежно від ступеня) або діарея 3 або 4 ступеня 75% від попередньої дози 75% від попередньої дози Запалення слизової оболонки 3 або 4 ступеня 50% від попередньої дози 100% від попередньої дози а Згідно з критеріями NCI СТС; б Виключаючи нейротоксичність. У разі нейротоксичності рекомендована корекція дози пеметрекседу та цисплатину представлена в Таблиці 3. При нейротоксичності 3 або 4 ступені лікування необхідно відмінити. Таблиця 3. Режим дозування пеметрекседу (при монотерапії або при комбінованій терапії) та цисплатину Ступінь нейротоксичності Доза пеметрекседу (мг/м2) Доза цисплатину (мг/м2) 0-1 100% від попередньої дози 100% від попередньої дози 2 100% від попередньої дози 50% від попередньої дози Лікування пеметрекседом слід відмінити, якщо у пацієнта відзначається гематологічна та негематологічна токсичність 3 або 4 ступені після двох зниження доз або негайно відмінити за наявності нейротоксичності 3 або 4 ступеня. Особливі групи пацієнтів Літні пацієнти: Дані щодо підвищення ризику побічних ефектів у пацієнтів віком 65 років і більше відсутні. Режим зниження доз відповідає загальним рекомендаціям. Пацієнти з порушенням функції нирок: При показниках КК не менше 45 мл/хв корекція дози та режиму введення препарату не потрібна. Пацієнтам із КК менше 45 мл/хв застосування пеметрекседу не рекомендується (у зв'язку з недостатністю даних щодо застосування препарату у такої категорії хворих). Патенти з порушенням функції печінки: Недостатньо даних щодо застосування препарату у пацієнтів з порушенням функції печінки з перевищенням концентрації білірубіну більше, ніж у 1,5 раза від верхньої межі норми (ВГН), або перевищенням активності амінотрансфераз більше, ніж у 3 рази від ВГН (за відсутності метастазів у печінці) , або більше, ніж у 5 разів від ВГН (за наявності метастазів у печінці). Рекомендації щодо приготування розчину для інфузій 1. Як розчинник використовується лише 0,9% розчин натрію хлориду. 2. Для препарату дозуванням 500 мг: для отримання розчину для інфузій вміст флакону (500 мг) розчиняють у 20 мл 0,9% розчину хлориду натрію (без консервантів) до концентрації 25 мг/мл. Кожен флакон акуратно збовтують до повного розчинення ліофілізату. Отриманий розчин має бути прозорим; допустимо зміна кольору розчину від безбарвного до жовтуватого або зеленувато-жовтого кольору. 3. Відповідний обсяг отриманого розчину пеметрекседу необхідно додатково розвести до 100 мл 0,9% розчином натрію хлориду. 4. Перед введенням розчин препарату необхідно оглянути наявність частинок і зміну кольору. 5. Розчин для введення необхідно використовувати негайно або протягом 24 годин за умови зберігання при температурі 2-8 °С, оскільки пеметрексед та рекомендований розчинник не містять антибактеріальних консервантів. Невикористаний розчин підлягає знищенню.ПередозуванняОчікувані ускладнення передозування включають пригнічення функції кісткового мозку, що виявляється нейтропенією, тромбоцитопенією та анемією. Також можуть спостерігатися приєднання вторинних інфекцій, діарея, запалення слизових оболонок, висипання. У разі підозри на передозування препарату слід регулярно контролювати загальний аналіз крові. Лікування: симптоматичне, включаючи негайне застосування кальцію фолінату або фолінової кислоти.Запобіжні заходи та особливі вказівкиПрепарат АЛІМТА® повинен застосовуватись під наглядом лікаря, який має досвід застосування протипухлинних препаратів. Мієлосупресія є дозолімітуючою токсичністю пеметрекседу. Перед кожним введенням пеметрекседу необхідно проводити загальний аналіз крові з підрахунком лейкоцитарної формули та кількості тромбоцитів. Для оцінки функції нирок та печінки необхідно періодично проводити біохімічний аналіз крові. Перед початком застосування препарату абсолютна кількість нейтрофілів повинна становити ≥1 500 мкл, тромбоцитів ≥100 000 мкл. Призначення фолієвої кислоти та вітаміну В12 знижує токсичність пеметрекседу та необхідність редукції дози при гематологічній та негематологічній токсичності 3/4 ступеня, таких як нейтропенія, фебрильна нейтропенія та інфекція з нейтропенією 3/4 ступеня. Призначення дексаметазону (або його аналога) у дозі 4 мг 2 рази/добу за 1 день до початку лікування пеметрекседом, у день введення та наступний день після введення пеметрекседу знижує частоту та вираженість дерматологічних реакцій. Вплив наявності випоту в серозних порожнинах (асциту або плевриту) на дію пеметрекседу остаточно не відомий. У пацієнтів з випотом у серозних порожнинах, що перебувають у стабільному стані, не було відзначено відмінностей у концентраціях пеметрекседу у плазмі, що вводиться у стандартній дозі, або його кліренсу порівняно з пацієнтами без такого випоту. Таким чином, слід розглянути можливість дренування випоту перед початком лікування пеметрекседом, однак це не є обов'язковою умовою. Під час терапії пеметрекседом і як мінімум протягом 6-ти місяців після цього необхідно використовувати надійні методи контрацепції. Вплив на здатність до керування автотранспортом та управління механізмами Вплив пеметрекседу на здатність керувати автомобілем не вивчений. Однак пеметрексед може викликати підвищену стомлюваність, тому пацієнтам, у яких спостерігається підвищена стомлюваність, не рекомендується керувати транспортними засобами та займатися іншими потенційно небезпечними видами діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови відпустки з аптекЗа рецептомВідео на цю тему
2 067,00 грн
2 026,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. Діюча речовина: Мелфалан 2 мг; Допоміжні речовини: целюлоза мікрокристалічна, кросповідон, кремнію діоксид колоїдний, магнію стеарат, Опадрай® білий YS-1-18097-A (гіпромелоза, титану діоксид, макрогол). Пігулки, покриті плівковою оболонкою, 2 мг. По 25 таблеток у флаконі з жовтого скла типу III, запаяному мембраною і закупореному кришкою, що накручується, з пристроєм проти розтину дітьми. По 1 флакону разом з інструкцією по застосуванню поміщають у картонну пачку.Опис лікарської формиТаблетки, покриті плівковою оболонкою, білого або майже білого кольору, круглі, двоопуклі, на одній стороні яких методом видавлювання нанесені написи: "GX ЕНЗ" та з іншого боку: "А". Ядро таблетки білого або майже білого кольору.Фармакотерапевтична групаПротипухлинний засіб, що алкілює з'єднання.ФармакокінетикаВсмоктування препарату при прийомі внутрішньо неповне і варіабельне: час виявлення препарату в плазмі коливається від 0 до 336 хвилин (пов'язано з мінливою всмоктуванням у шлунково-кишковому тракті, швидким гідролізом та наявністю ефекту "першого проходження" через печінку), а величина пікової концентрації - від 70 нг/мл. Біодоступність коливається від 25% до 89%, становить у середньому 61%. Після прийому Мелфалан внутрішньо в дозі 0,2-0,25 мг/кг маси тіла максимальна плазмова концентрація (87-350 нг/мл) відзначається через 0,5-2,0 год. Зв'язок з білками плазми - 60-90%, близько 30% зв'язується необоротно. Об'єм розподілу – 0,5 л/кг. Метаболізується з утворенням неактивних метаболітів у рідинах та тканинах організму. Середній період напіввиведення – 1,12+0,15 год. При прийомі таблеток Алкерана безпосередньо після їди час досягнення максимальних концентрацій збільшується, а площа під фармакокінетичною кривою ("Концентрація в плазмі - час") зменшується на 39-45%. Виводиться нирками – 50% (10-15% у незміненому вигляді), з фекаліями – 20-50%. Не видаляється при гемодіалізі.ФармакодинамікаМелфалан є біфункціональним алкілувальним засобом, що відноситься до групи хлоретиламінів. Процес алкілування полягає в ковалентному зв'язуванні утворених з двох біс-2-хлоретильних груп вуглецевих проміжних сполук з гуаніном в 7 позиції ДНК і перехресному зв'язуванні двох спіралей ДНК, що призводить до порушення реплікації клітин. Активний щодо пухлинних клітин, що покояться і активно діляться.Показання до застосуванняМножинна мієлома. Прогресуючий рак яєчників. Справжня поліцитемія.Протипоказання до застосуванняПідвищена чутливість до мелфалану та інших складових частин таблеток. Вагітність та період годування груддю. З обережністю: Стан після променевої терапії, що передувала терапія цитостатиками, анемія, лейкопенія (число лейкоцитів нижче 2000/мкл), тромбоциті співу (нижче 50000/мкл), вітряна віспа, оперізуючий герпес та ін. тяжкі супутні захворювання: паренхіматозний гепатит, подагричний артрит, уратна нефропатія, нефрит та захворювання серцево-судинної системи у стадії декомпенсації.Вагітність та лактаціяПротипоказано приймати у період вагітності та лактації.Побічна діяЗ боку органів кровотворення: лейкопенія, тромбоцитопенія, рідко – анемія. З боку печінки та системи травлення: нудота, блювання (у 30%), діарея, стоматит, виразки шлунка та дванадцятипалої кишки (ризик розвитку цих побічних дій значно посилюється при проведенні комбінованої цйтостатичної терапії), рідко – порушення функції печінки, клінічні прояви жовтяниця. Алергічні реакції: кропив'янка, набряк, висипання на шкірі, анафілактичний шок. З боку дихальної системи: рідко – інтерстиціальний пневмоніт та фіброз легень. Інші: гіперурикемія, рідко – алопеція, дуже рідко – гемолітична анемія. Можливий розвиток аменореї та азооспермії. У хворих з первісними ознаками ниркової недостатності на фоні прийому мелфалану на ранніх етапах лікування відзначалося виражене скороминуще підвищення рівня сечовини у сироватці крові. На тлі лейкопенії/нейтропенії можливий розвиток вторинних інфекцій. Мелфалан (як і інші алкілуючі протипухлинні препарати) при тривалому застосуванні може спричинити розвиток гострого лейкозу.Взаємодія з лікарськими засобамиОдночасне призначення з налідіксової кислотою у дітей може призвести до летального результату внаслідок розвитку геморагічного ентероколіту. Хлорпромазин, хлорамфенікол та метамізол натрію посилюють вираженість мієлодепресивної дії. Цисплатин індукує порушення функції нирок та знижує кліренс мелфалану. Циклоспорин і великі дози мелфалану є потенційно небезпечною комбінацією через можливий розвиток порушень функції нирок (сам по собі препарат нефротоксичність не має). При одночасному прийомі з живими вірусними вакцинами можлива інтенсифікація процесу реплікації вакцинного вірусу, посилення його побічних/несприятливих ефектів та/або зниження вироблення антитіл в організмі хворого у відповідь на введення вакцини.Спосіб застосування та дозиВсередину. При прийомі таблетки не слід ділити на частини. Абсорбція мелфалан після прийому внутрішньо варіабельна. При необхідності дозу можна поступово збільшувати до появи ознак мієл про супресію, щоб забезпечити терапевтичні концентрації препарату. Множинна мієлома: Зазвичай доза становить 0,15 мг/кг маси тіла на добу (приймається у кілька прийомів) протягом 4 днів з інтервалами 6 тижнів. Для отримання більш детальної інформації щодо використання інших схем терапії рекомендується звернутися до спеціальної літератури. Деякі схеми лікування додатково включають преднізолон, що підвищує ефективність лікування порівняно з монотерапією Алкераном. Комбінована терапія зазвичай проводиться інтермітуючими курсами. Тривала терапія понад рік не покращує результати. Прогресуючий рак яєчників Зазвичай, доза становить 0,2 мг/кг маси тіла на добу протягом 5 днів. Курси повторюють через кожні 4-8 тижнів або з відновленням функції кісткового мозку. Справжня поліцитемія Для індукції ремісії препарат, як правило, призначають у дозі 6-10 мг на добу. протягом 5-7 днів, потім дозу знижують до 2-4 мг на добу. до досягнення терапевтичного ефекту Для підтримуючої терапії препарат призначають у дозі 2-6 мг один раз на тиждень. Застосування у дітей Алкеран у звичайному діапазоні доз застосовується у дітей лише в окремих випадках, тому конкретні рекомендації з дозування відсутні. Застосування у пацієнтів похилого віку Алкеран часто використовується у осіб похилого віку у звичайному діапазоні доз, при цьому слід дотримуватися обережності через можливе зниження функції нирок, печінки, серця та терапії супутніх захворювань, що проводиться одночасно. Спеціальної інформації щодо застосування препарату у пацієнтів цієї вікової групи немає. Застосування у пацієнтів з нирковою недостатністю Кліренс Алкерану при нирковій недостатності може бути знижений. Існуючі дані з фармакокінетики не підтверджують абсолютної необхідності зниження дози Алкерану у пацієнтів з нирковою недостатністю, проте доцільно на початкових етапах лікування до встановлення його переносимості проводити терапію у знижених дозах. Пацієнти у своїй мають бути під ретельним наглядом. Початкову дозу встановлюють залежно від кліренсу креатиніну; наступні дози визначають відповідно до реакції з боку периферичної крові.ПередозуванняНайімовірнішими ранніми проявами гострого передозування Алкерана при внутрішньому прийомі є порушення з боку шлунково-кишкового тракту, включаючи нудоту, блювання і діарею. Основна токсична дія мелфалану полягає у придушенні функції кісткового мозку з розвитком лейкопенії, тромбоцитопенії та анемії. Лікування – симптоматичне. Специфічного антидоту немає. Необхідний ретельний контроль показників периферичної крові протягом як мінімум 4-х тижнів після передозування, допоки не буде відзначено ознак їх нормалізації.Запобіжні заходи та особливі вказівкиАлкеран слід використовувати лише під наглядом лікаря, який має досвід застосування протипухлинних препаратів. Оскільки Алкеран є сильнодіючим мієлосупресивним засобом, необхідно проводити регулярний контроль клітинного складу крові, щоб уникнути можливого розвитку надмірної мієлосупресії та ризику незворотної аплазії кісткового мозку. Кількість клітин крові може продовжувати знижуватися і після припинення прийому препарату, тому за перших ознак занадто різкого зниження кількості лейкоцитів або тромбоцитів лікування має бути тимчасово припинено. Алкеран слід використовувати з обережністю у пацієнтів, які недавно пройшли курс променевої терапії або хіміотерапії, у зв'язку з можливістю посилення токсичного впливу на кістковий мозок. При призначенні хворим з множинною мієломою та супутньою хронічною нирковою недостатністю можливе тимчасове збільшення вмісту сечовини в плазмі. Для профілактики гіперурикемії рекомендується рясне питво, препарати, що підлуговують сечу, алопуринол. Необхідна відмова від імунізації (якщо вона не схвалена лікарем в інтервалі від 3 міс. до 1 року після прийому препарату); іншим членам сім'ї хворого, які проживають з ним, слід відмовитися від імунізації пероральною вакциною проти поліомієліту (уникати контактів з людьми, які отримували вакцину проти поліомієліту, або носити захисну маску, що закриває ніс та рот). При використанні Алкерану слід виконувати рекомендації щодо застосування цитотоксичних препаратів. Жінкам та чоловікам під час лікування Алкераном та як мінімум протягом 3 міс. після його закінчення слід використати надійні способи контрацепції. Вплив на здатність до керування автотранспортом та управління механізмамиУмови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаанастрозол – 1 мг допоміжні речовини: лактози моногідрат (200 меш); повідон-К30; лактози моногідрат (висушений розпиленням); карбоксиметилкрохмаль натрію типу А; магнію стеарат; оболонка - Opadry білий 02G28619 (гіпромелоза Е464, титану діоксид Е171, макрогол 6000, макрогол 400) у блістерах по 7 шт.; у пачці картонної 4 або 8 блістерів.Опис лікарської формиКруглі двоопуклі таблетки, вкриті плівковою оболонкою, білого або майже білого кольору з гравіюванням "93" - на одній стороні і "А10" - на іншій.Фармакотерапевтична групаПротипухлинний, що інгібує синтез естрогенів.ФармакокінетикаПісля прийому внутрішньо анастрозол швидко всмоктується із ШКТ. C max у плазмі крові зазвичай досягається протягом 2 годин після прийому внутрішньо (натще). Їжа трохи зменшує швидкість всмоктування, але не його ступінь і не призводить до клінічно значущого впливу на рівноважну концентрацію препарату в плазмі при одноразовому прийомі добової дози анастрозолу. Після 7-денного прийому препарату досягається приблизно 90-95% рівноважної концентрації анастрозолу у плазмі. Відомостей залежності фармакокінетичних параметрів анастрозолу від часу або дози немає. Фармакокінетика анастрозолу не залежить від віку жінок на постменопаузі. Зв'язування з білками плазми – 40%. Анастрозол екстенсивно метаболізується у жінок у постменопаузі, при цьому менше 10% екскретується нирками у незміненому вигляді протягом 72 годин після прийому препарату. T 1/2 анастрозолу з плазми становить 40-50 год. Метаболізм анастрозолу здійснюється N-деалкілуванням, гідроксилюванням і глюкуронідацією. Метаболіти анастрозолу виводяться переважно нирками. Основний метаболіт анастрозолу - тріазол, що визначається в плазмі крові, - не має фармакологічної активності. Кліренс анастрозолу після перорального прийому при цирозі печінки або порушення функції нирок не змінюється.ФармакодинамікаАнастрозол є високоселективним нестероїдним інгібітором ароматази – ферменту, за допомогою якого у жінок у постменопаузі андростендіон у периферичних тканинах перетворюється на естрон і далі на естрадіол. Зниження концентрації естрадіолу у пацієнтів з раком молочної залози має терапевтичний ефект. У жінок у постменопаузі анастрозол у добовій дозі 1 мг викликає зниження концентрації естрадіолу на 80%. Анастрозол не має прогестогенної, андрогенної та естрогенної активності. У добових дозах до 10 мг не надає ефекту на секрецію кортизолу та альдостерону, отже, при застосуванні анастрозолу не потрібне замісне введення кортикостероїдів.Показання до застосуванняад'ювантна терапія раннього раку молочної залози з позитивними гормональними рецепторами у жінок у постменопаузі; місцево-поширений рак молочної залози, з позитивними або невідомими гормональними рецепторами у жінок у постменопаузі (як терапія першої лінії); поширений рак молочної залози, що прогресує після лікування тамоксифеном (як терапія другої лінії).Протипоказання до застосуванняпідвищена чутливість до анастрозолу або до інших компонентів препарату; пременопаузний період; виражена печінкова недостатність (безпека та ефективність не встановлена); супутня терапія тамоксифеном або препаратами, що містять естрогени; вагітність та період годування груддю; дитячий вік (безпека та ефективність у дітей не встановлена). З обережністю: остеопороз, гіперхолестеринемія, ішемічна хвороба серця, порушення функції печінки, тяжка ниркова недостатність (Cl креатиніну <20 мл/хв), недостатність лактази, непереносимість лактози, глюкозо-галактозна мальабсорбція (у лікарській формі препарату міститься лактоза).Побічна діяЧастота побічних реакцій, наведених нижче, визначалася відповідно до таких критеріїв: дуже часто (не менше 1/10), часто (більше 1/100, менше 1/10); іноді (більше 1/1000, менше 1/100); рідко (більше 1/10000, менше 1/1000); дуже рідко (менше 1/10000), включаючи окремі повідомлення. З боку серцево-судинної системи: дуже часто – припливи крові до обличчя. З боку кістково-м'язової системи: дуже часто – артралгія; рідко – тригерний палець. З боку репродуктивної системи: часто – сухість слизової оболонки піхви, піхвові кровотечі (переважно протягом перших тижнів після відміни або заміни попередньої гормональної терапії на анастрозол). З боку шкіри та шкірних придатків: дуже часто – шкірний висип; часто - витончення волосся, алопеція; дуже рідко – поліморфна еритема (синдром Стівенса-Джонсона). З боку системи травлення: дуже часто – нудота; часто – діарея, блювання, анорексія. З боку гепатобіліарної системи: часто – підвищення активності АЛТ, АСТ та ЛФ; рідко – підвищення активності гамма-глутамілтрансферази та концентрації білірубіну, гепатит. З боку нервової системи: дуже часто – головний біль; часто — підвищена сонливість, синдром зап'ясткового каналу (переважно спостерігався у пацієнток із чинниками ризику цього захворювання). З боку обміну речовин: часто гіперхолестеринемія. Прийом препарату може викликати зниження мінеральної щільності кісткової тканини у зв'язку зі зниженням концентрації естрадіолу, що циркулює, тим самим підвищуючи ризик виникнення остеопорозу і переломів кісток. Алергічні реакції: часто – алергічні реакції; дуже рідко – анафілактоїдні реакції, ангіоневротичний набряк, кропив'янка, анафілактичний шок. Інші: дуже часто – астенія. Взаємодія з лікарськими засобамиДослідження з лікарської взаємодії з феназоном (Антипірином) та циметидином вказують на те, що спільне застосування анастрозолу з іншими препаратами навряд чи призведе до клінічно значущої лікарської взаємодії, опосередкованої цитохромом Р450. Клінічно значуща лікарська взаємодія при прийомі анастрозолу одночасно з іншими препаратами, що часто призначаються, відсутня. На даний момент немає відомостей про застосування анастрозолу у комбінації з іншими протипухлинними препаратами. Препарати, що містять естрогени, зменшують фармакологічну дію анастрозолу, тому вони не повинні призначатися одночасно з анастрозолом. Не слід призначати тамоксифен одночасно з анастрозолом, оскільки він може послабити фармакологічну дію останнього.Спосіб застосування та дозиВсередину, одночасно і незалежно від прийому їжі. Таблетку слід ковтати повністю, запиваючи водою. Дорослим, включаючи літніх – по 1 мг 1 раз на добу тривалий час. При появі ознак прогресування захворювання прийом препарату слід припинити. Як ад'ювантна терапія рекомендована тривалість лікування — 5 років. Порушення функції нирок: корекція дози у пацієнтів із порушенням функції нирок не потрібна. Порушення функції печінки: корекція дози у пацієнтів з легким та помірним ступенем порушення функції печінки не потрібна.ПередозуванняОписано поодинокі клінічні випадки випадкового передозування препарату. Разова доза анастрозолу, яка могла б призвести до симптомів, що загрожують життю, не встановлено. Лікування: симптоматична терапія. Якщо пацієнт свідомий — індукція блювоти. Специфічного антидоту немає. Можливе проведення діалізу. Рекомендується загальна підтримуюча терапія, спостереження за пацієнтом та контроль функцій життєво важливих органів та систем.Умови відпустки з аптекЗа рецептом
Склад, форма випуску та упаковкаПігулки - 1 таб. діюча речовина: анастрозол – 1 мг; допоміжні речовини - карбоксиметилкрохмаль натрію (тип А), повідон К-25, стеарат кальцію, натрію лаурилсульфат, лактози моногідрат; опадрай ІІ білий (85 F); склад оболонки (опадрай II білий (85 F)): полівініловий спирт, частково гідролізований, макрогол (поліетиленгліколь), тальк, титану діоксид. Пігулки, покриті плівковою оболонкою, 1 мг. По 10 таблеток у контурне осередкове пакування з плівки полівінілхлоридної та фольги алюмінієвої. Одну або три контурні коміркові упаковки разом з інструкцією із застосування поміщають у пачку з картону.Опис лікарської формиТаблетки, покриті плівковою оболонкою, білого або майже білого кольору, круглі, двоопуклі. На поверхні таблеток допускається шорсткість плівкового покриття.Фармакотерапевтична групаПротипухлинний засіб - синтез естрогенів інгібітор.ФармакокінетикаШвидко всмоктується, максимальна концентрація у плазмі досягається протягом 2 годин після прийому внутрішньо натще. Їжа трохи знижує швидкість всмоктування. Ступінь зниження не має клінічно значущого впливу на рівноважну концентрацію препарату у плазмі при одноразовому прийомі добової дози. Приблизно 90-95% рівноважної концентрації анастрозолу досягається після 7 днів прийому препарату. Відомості про залежність фармакокінетичних параметрів від часу та дози відсутні. Вік жінок у постменопаузі не впливає на фармакокінетику. Зв'язок із білками плазми – 40%. Анастрозол виводиться із організму повільно. Період напіввиведення із плазми становить 40-50 годин. Екстенсивно метаболізується у жінок у постменопаузі. У незмінному вигляді виділяється 10% дози із сечею протягом 72 годин після прийому. Метаболізується шляхом N-деалкілування, гідроксилювання та глюкуронізації. Основний метаболіт тріазол не має активності. Виведення метаболітів відбувається із сечею. Цироз печінки або порушення ниркової функції не змінює кліренс анастрозолу після перорального прийому. Фармакокінетика анастрозолу в дітей віком не вивчалася.ФармакодинамікаАнастрозол – високоселективний нестероїдний інгібітор ферменту ароматази, який в організмі жінок у постменопаузі перетворює андростендіон у периферичних тканинах на естрон і далі на естрадіол. Терапевтичний ефект у хворих на рак молочної залози досягається за рахунок зниження рівня циркулюючого естрадіолу. У жінок у постменопаузі анастрозол у добовій дозі 1 мг викликає зниження рівня естрадіолу на 80%. Не має прогестогенної, андрогенної та естрогенної активності. Добова доза до 10 мг не впливає на секрецію кортизону та альдостерону. Не потрібне замісне введення кортикостероїдів. Анастрозол може спричинити зниження мінеральної щільності кісткової тканини у пацієнток з раннім раннім раннім гормоном молочної залози в постменопаузі. Анастрозол окремо, а також у комбінації з бісфосфонатами, не змінює рівень ліпідів у плазмі.Показання до застосуванняАд'ювантна терапія раннього раку молочної залози, з позитивними гормональними рецепторами у жінок у постменопаузі, у тому числі після ад'ютівної терапії тамоксифеном протягом 2-3 років. Перша лінія терапії місцево-поширеного або метастатичного раку молочної залози з позитивними або невідомими гормональними рецепторами у жінок у постменопаузі. Друга лінія терапії поширеного раку молочної залози, що прогресує після лікування тамоксифеном, у жінок у постменопаузі.Протипоказання до застосуванняПідвищена чутливість до анастрозолу або до інших компонентів препарату. Вагітність та період годування груддю. Протипоказаний жінкам у пременопаузі. Виражена ниркова недостатність (кліренс креатиніну менше 20 мл/хв). Помірна або виражена печінкова недостатність (безпека та ефективність не встановлена). Супутня терапія тамоксифеном або препаратами, що містять естрогени. Дитячий вік (безпека та ефективність у дітей не встановлена). З обережністю Остеопороз, гіперхолестеринемія, ішемічна хвороба серця, порушення функції печінки, недостатність лактази, глюкозо-галактозна мальабсорбція.Вагітність та лактаціяЗастосування при вагітності та в період грудного вигодовування протипоказане.Побічна діяЧастота розвитку побічних ефектів наведена у наступній градації: дуже часто (≥1/10); часто (≥1/100, З боку серцево-судинної системи: дуже часто – припливи. З боку скелетно-м'язової системи: дуже часто – артралгія, скутість суглобів, артрит; часто – біль у кістках; нечасто – тригерний палець. З боку репродуктивної системи: часто – сухість слизової оболонки піхви, піхвові кровотечі (переважно протягом перших тижнів після відміни або зміни попередньої гормональної терапії на анастрозол). З боку шкірних покровів: дуже часто – шкірний висип; часто - витончення волосся, алопеція, алергічні реакції; нечасто – кропив'янка; рідко – мультиформна еритема, анафілактоїдна реакція, шкірний васкуліт (включаючи окремі випадки пурпури (синдром Шенлейна-Геноха)); дуже рідко – синдром Стівенса-Джонсона, ангіоневротичний набряк. З боку травної системи: дуже часто – нудота; часто – діарея, блювання. З боку гепатобіліарної системи: часто – підвищення активності лужної фосфатази, аланінамінотрансферази, аспартатамінотрансферази; нечасто - підвищення активності гамма-глютамілтрансферази та концентрації білірубіну, гепатит. З боку нервової системи: дуже часто – головний біль; часто - сонливість, синдром зап'ясткового каналу (в основному спостерігався у пацієнток з факторами ризику даного захворювання), порушення чутливості (у тому числі парестезії, втрата або спотворення смакових відчуттів). З боку метаболізму: часто – анорексія, гіперхолестеринемія; нечасто – гіперкальціємія (з/без підвищення концентрації паратгормону). Прийом препарату може викликати зниження мінеральної щільності кісткової тканини у зв'язку зі зниженням концентрації естрадіолу, що циркулює, тим самим підвищуючи ризик виникнення остеопорозу і переломів кісток. Інші: дуже часто – астенія легкого та помірного ступеня виразності. Небажані явища, зазначені в ході клінічних досліджень, не пов'язані з прийомом анастрозолу: анемія, запор, диспепсія, біль у спині, біль у животі, підвищення артеріального тиску, підвищення маси тіла, депресія, безсоння, запаморочення, тривожність, парестезії.Взаємодія з лікарськими засобамиДослідження з лікарської взаємодії з феназоном (Антипірином) та циметидином вказують на те, що спільне застосування анастрозолу з іншими препаратами навряд чи призведе до клінічно значущої лікарської взаємодії, опосередкованої цитохромом Р450. Клінічно значуща лікарська взаємодія при прийомі анастрозолу одночасно з іншими препаратами, що часто призначаються, відсутня. На даний момент немає відомостей про застосування анастрозолу у комбінації з іншими протипухлинними препаратами. Препарати, що містять естрогени, зменшують фармакологічну дію анастрозолу, тому вони не повинні призначатися одночасно з анастрозолом. Не слід призначати тамоксифен одночасно з анастрозолом, оскільки він може послабити фармакологічну дію останнього.Спосіб застосування та дозиВсередину таблетка проковтується повністю, запиваючи водою. Рекомендовано застосування одночасно. Дорослі, включаючи похилого віку: по 1 мг 1 раз на добу, тривало. При появі ознак прогресування захворювання прийом препарату слід припинити. Як ад'ювантна терапія рекомендована тривалість лікування становить 5 років. При порушенні функції нирок легкого та помірного ступеня коригування дози не потрібне. При порушенні функції печінки легкого ступеня коригування дози не потрібне.ПередозуванняВипадки передозування поодинокі та випадкові. Разова доза препарату, яка могла б призвести до симптомів, що загрожують життю, не встановлена. Лікування: специфічного антидоту немає. Лікування симптоматичне. Індукування блювоти (якщо хворий перебуває у свідомості). Діаліз. Загальна підтримуюча терапія, спостереження за хворим та контроль функції життєво важливих органів та систем.Запобіжні заходи та особливі вказівкиБезпека та ефективність у дітей не встановлена. У жінок з рецепторонегативною пухлиною до естрогенів ефективність анастрозолу не була продемонстрована, крім тих випадків, коли була попередня позитивна клінічна відповідь на тамоксифен. У разі сумнівів у гормональному статусі пацієнтки менопауза має бути підтверджена визначенням статевих гормонів у сироватці крові. Немає даних про застосування препарату у пацієнтів з печінковою недостатністю тяжкого ступеня та у пацієнтів з вираженою нирковою недостатністю (кліренс креатиніну менше 20 мл/хв). У разі маточного кровотечі, що зберігається, на фоні прийому анастрозолу необхідна консультація та спостереження гінеколога. Естрогеновмісні препарати не повинні призначатися одночасно. Зниження рівня циркулюючого естрадіолу може спричинити зниження мінеральної щільності кісткової тканини з подальшим підвищенням ризику перелому. Пацієнтки з таким високим ризиком підлягають лікуванню відповідно до посібника з терапії даних ускладнень. Спільне застосування бісфосфонатів у пацієнток із середнім та високим ризиком виникнення переломів сприяє попередженню змін кісткової системи. Підтримуюче лікування вітаміном D та кальцієм пацієнток з низьким ризиком запобігає змінам у структурі кістки. У пацієнток, які страждають на остеопороз або мають ризик розвитку остеопорозу, мінеральна щільність кісткової тканини повинна оцінюватися методом денситометрії, наприклад, DEXA скануванням (Dual-Energy X-ray Absorptiometry - двоенергетичної рентгенівської абсорбціометрії), на початку лікування та в динаміці. При необхідності повинні бути розпочаті лікування або профілактика остеопорозу під ретельним наглядом лікаря. Немає даних про одночасне застосування анастрозолу та препаратів-аналогів лютеїнізуючого гормону рилізинг-гормону. Невідомо, чи анастрозол покращує результати лікування при спільному використанні з хіміотерапією. Відомості про безпеку при тривалому лікуванні анастрозолом відсутні. При застосуванні анастрозолу частіше, ніж при терапії тамоксифеном, спостерігалися ішемічні захворювання, проте статистичної значущості при цьому не відмічено. Ефективність та безпека анастрозолу та тамоксифену при їх одночасному застосуванні незалежно від статусу гормональних рецепторів можна порівняти з такими при використанні одного тамоксифену. Точний механізм цього явища поки що невідомий. Вплив на здатність до керування автотранспортом та управління механізмами Слід бути обережними при керуванні автотранспортом і потенційно небезпечними механізмами, оскільки анастрозол здатний викликати астенію і сонливість.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. Активна речовина: анастрозол – 1,0 мг; Допоміжні речовини (ядро): лактози моногідрат (цукор молочний) - 72,0 мг, целюлоза мікрокристалічна - 15,6 мг, повідон (полівінілпіролідон) - 3,0 мг, магнію стеарат - 0,9 мг, кремнію діоксид колоїдний - 0, 5 мг, карбоксиметилкрохмаль натрію – 2,0 мг; Допоміжні речовини (оболонка): гіпромелоза – 1,65 мг, макрогол-4000 – 0,45 мг, титану діоксид – 0,90 мг. Пігулки, покриті плівковою оболонкою 1 мг. По 10, 30 таблеток в контурне осередкове пакування з плівки полівінілхлоридної та фольги алюмінієвої друкованої лакованої. По 10, 20, 30, 40, 50, 60, 100 або 120 таблеток у полімерні банки для лікарських засобів. Одну банку або 1, 2, 3, 4, 5, 6, 7, 8, 9 або 10 контурних осередкових упаковок разом з інструкцією по застосуванню поміщають у картонну упаковку (пачку).Опис лікарської формиТаблетки круглі двоопуклої форми, покриті плівковою оболонкою білого або майже білого кольору, на зламі видно два шари - ядро білого або майже білого кольору та плівкова оболонка.Фармакотерапевтична групаПротипухлинний засіб, синтез естрогенів інгібітор.ФармакокінетикаВсмоктування анастрозолу швидке, максимальна концентрація у плазмі досягається протягом двох годин після прийому внутрішньо (натще). Їжа трохи знижує швидкість всмоктування, але не його ступінь і не призводить до клінічно значущого впливу на рівноважну концентрацію анастрозолу в плазмі при одноразовому прийомі добової дози анастрозолу. Після семиденного прийому препарату досягається приблизно 90-95% рівноважної концентрації анастрозолу у плазмі крові. Відомостей залежності фармакокінетичних параметрів анастрозолу від часу або дози немає. Фармакокінетика анастрозолу не залежить від віку жінок на постменопаузі. Зв'язок із білками плазми крові – 40 %. Анастрозол виводиться повільно, період напіввиведення із плазми становить 40-50 годин. Екстенсивно метаболізується у жінок у постменопаузі. Менше 10% прийнятої дози виділяється нирками у незмінному вигляді протягом 72 годин після прийому препарату. Метаболізм анастрозолу відбувається через стадії N-деалкілування, гідроксилювання та глюкуронідації. Триазол, основний метаболіт анастрозолу в плазмі, не пригнічує ароматазу. Метаболіти виділяються головним чином нирками. Кліренс анастрозолу після перорального прийому при цирозі печінки або порушення функції нирок не змінюється.ФармакодинамікаАнастрозол є високоселективним нестероїдним інгібітором ароматази – ферменту, за допомогою якого у жінок у постменопаузі андростендіон у периферичних тканинах перетворюється на естрон і далі на естрадіол. Зниження циркулюючих концентрацій естрадіолу, як з'ясувалося, позитивно впливає на жінок з раком молочної залози. У жінок у постменопаузі анастрозол у добовій дозі 1 мг спричиняє зниження концентрації естрадіолу на 80 %. Анастрозол не має прогестогенної, андрогенної або естрогенної активності. Регулярний прийом добових доз анастрозолу аж до 10 мг не впливає на секрецію кортизолу або альдостерону, отже, при його призначенні не потрібне замісне введення кортикостероїдів.Показання до застосуванняАд'ювантна терапія раннього гормонопозитивного раку молочної залози у жінок у постменопаузі. Лікування поширеного раку молочної залози у жінок у постменопаузі. Ад'ювантна терапія раннього гормонопозитивного раку молочної залози у жінок у постменопаузі після терапії тамоксифеном протягом 2-3 років.Протипоказання до застосуванняПідвищена чутливість до анастрозолу або до інших компонентів препарату. Вагітність та період годування груддю. Пременопаузальний період. Тяжкий ступінь ниркової недостатності (кліренс креатиніну Середній рівень печінкової недостатності. Тяжкий ступінь печінкової недостатності (безпека та ефективність не встановлені). Супутня терапія тамоксифеном або препаратами, що містять естрогени. Дитячий вік до 18 років (безпека та ефективність у дітей не встановлені). З обережністю: остеопороз, гіперхолестеринемія, ішемічна хвороба серця, порушення функції печінки, недостатність лактази, непереносимість лактози, глюкозо-галактозна мальабсорбція (у лікарській формі препарату міститься лактоза).Вагітність та лактаціяПротипоказано при вагітності. На час лікування слід припинити грудне вигодовування.Побічна діяПорушення з боку судин: "припливи" крові до обличчя, підвищення артеріального тиску. Порушення з боку скелетно-м'язової та сполучної тканин: артралгія/скутість суглобів, артрит; біль у кістках та м'язах, тригерний палець. Порушення з боку сечостатевої системи: інфекції сечовивідних шляхів, вульвовагініт, сухість слизової оболонки піхви, піхвові кровотечі (переважно протягом перших тижнів після відміни або зміни попередньої гормональної терапії на анастрозол). Порушення з боку шкіри та підшкірних тканин: висипання на шкірі, витончення волосся, потовиділення, алопеція; алергічні реакції: кропив'янка, мультиформна еритема, анафілактоїдна реакція, шкірний васкуліт (включаючи окремі випадки пурпури (синдром Шенлейна-Геноха), синдром Стівенса-Джонсона, ангіоневротичний набряк. Порушення з боку шлунково-кишкового тракту: нудота, діарея, блювання, запор, диспепсія, шлунково-кишкові розлади. Порушення з боку крові та лімфатичної системи: анемія, лімфедема, венозна тромбоемболія. Порушення з боку дихальної системи, органів грудної клітки та середостіння: фарингіт, задишка, синусит, бронхіт. Порушення органу зору: катаракта. З боку гепатобіліарної системи: підвищення активності лужної фосфатази, аланінамінотрансферази, аспартатамінотрансферази, підвищення активності гамма-глутамілтрансферази та концентрації білірубіну, гепатит. Порушення з боку нервової системи: головний біль, сонливість, депресія, безсоння, запаморочення, занепокоєння, парестезія, синдром "зап'ясткового каналу" (переважно спостерігався у пацієнток із факторами ризику даного захворювання). Порушення з боку обміну речовин та харчування: анорексія, гіперхолестеринемія, підвищення маси тіла, гіперкальціємія (з/без підвищення концентрації паратгормону). Прийом препарату може викликати зниження мінеральної щільності кісткової тканини у зв'язку зі зниженням концентрації естрадіолу, що циркулює, тим самим, підвищуючи ризик виникнення остеопорозу і переломів кісток. Інші: астенія, біль у спині, біль у животі, біль у грудях, виникнення вторинних інфекцій, грипоподібний синдром, новоутворення.Взаємодія з лікарськими засобамиДослідження з лікарської взаємодії з феназоном (Антипірином) та циметидином вказують на те, що спільне застосування анастрозолу з іншими препаратами навряд чи призведе до клінічно значущої лікарської взаємодії, опосередкованої цитохромом Р450. Клінічно значуща лікарська взаємодія при прийомі препарату Анастрозол одночасно з іншими препаратами, що часто призначаються, відсутня. На даний момент немає відомостей про застосування препарату Анастрозола у комбінації з іншими протипухлинними препаратами. Препарати, що містять естрогени, зменшують фармакологічну дію анастрозолу, у зв'язку з чим вони не повинні призначатися з ним одночасно. Не слід призначати тамоксифен одночасно з анастрозолом, оскільки він може послабити фармакологічну дію останнього.Спосіб застосування та дозиВсередину. Таблетку ковтають повністю, запиваючи водою. Рекомендується приймати препарат одночасно і незалежно від прийому їжі. Дорослі, включаючи літніх людей: по 1 мг внутрішньо 1 раз на добу тривалий час. При появі ознак прогресування захворювання прийом препарату слід припинити. Як ад'ювантна терапія рекомендована тривалість лікування - 5 років. Легкий та середній ступінь ниркової недостатності: корекція дози у пацієнтів з легкими та помірними порушеннями функції нирок не потрібна. Легкий ступінь печінкової недостатності: корекція дози у пацієнтів з легким ступенем печінкової недостатності не потрібна.ПередозуванняОписано поодинокі клінічні випадки випадкового передозування препарату. Разова доза анастрозолу, яка могла б призвести до симптомів, що загрожують життю, не встановлено. Специфічного антидоту не існує, у разі передозування лікування має бути симптоматичним. Лікування: можна індукувати блювання, якщо хворий перебуває у свідомості. Можливо проведений діаліз. Рекомендується загальна підтримуюча терапія, спостереження за хворим та контроль функції життєво важливих органів та систем.Запобіжні заходи та особливі вказівкиБезпека та ефективність у дітей не встановлені. У жінок з рецепторонегативною пухлиною до естрогенів ефективність анастрозолу не була продемонстрована, крім тих випадків, коли була попередня позитивна клінічна відповідь на тамоксифен. У разі сумнівів у гормональному статусі пацієнтки менопауза має бути підтверджена визначенням статевих гормонів у сироватці крові. Препарати, що містять естрогени, не повинні призначатися одночасно з анастрозолом, оскільки ці препарати нівелюватимуть його фармакологічну дію. Немає даних про застосування анастрозолу у пацієнток із середнім та тяжким ступенем печінкової недостатності. У разі маточного кровотечі, що зберігається, на фоні прийому анастрозолу необхідна консультація та спостереження гінеколога. У пацієнток з остеопорозом або з підвищеним ризиком розвитку остеопорозу, мінеральну щільність кісткової тканини слід оцінювати методом денситометрії, наприклад, DEXA-скануванням (двоенергетична рентгенівська абсорбціометрія), на початку лікування та регулярно на його протязі. При необхідності слід призначати лікування або профілактику остеопорозу та ретельно спостерігати за станом пацієнтки. Оскільки анастрозол знижує концентрацію естрадіолу, що циркулює, це може призвести до зниження мінеральної щільності кісткової тканини. На сьогоднішній день відсутні достатні дані щодо позитивного впливу бісфосфонатів на втрату мінеральної щільності кісткової тканини, спричиненої анастрозолом або їх користі при застосуванні з метою профілактики. Немає даних про одночасне застосування анастрозолу та препаратів-аналогів ЛГРГ (лютеїнізуючого гормону рилізинг-гормону). Невідомо, чи покращує анастрозол результати лікування при спільному використанні з хіміотерапією. Дані щодо безпеки при тривалому лікуванні анастрозолом поки що не отримані. При застосуванні анастрозолу частіше, ніж при терапії тамоксифеном, спостерігалися ішемічні захворювання, проте статистичної значущості при цьому не відмічено. Ефективність та безпека анастрозолу та тамоксифену при їх одночасному застосуванні незалежно від статусу гормональних рецепторів можна порівняти з такими при використанні одного тамоксифену. Точний механізм цього явища поки що не відомий. Вплив на здатність до керування автотранспортом та управління механізмами Деякі побічні дії анастрозолу (астенія, сонливість, головний біль, запаморочення) можуть негативно впливати на здатність до керування автотранспортом та управління механізмами. Тому в період лікування необхідно дотримуватися обережності при керуванні транспортом та зайняття іншими потенційно небезпечними видами діяльності, що вимагають підвищеної концентрації уваги та швидкості психомоторних реакцій. З появою описаних небажаних явищ слід утриматися від виконання зазначених видів діяльності.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. активна речовина: анастрозол 1,0 мг; допоміжні речовини: лактози моногідрат 93,0 мг, повідон 2,0 мг, карбоксиметилкрохмаль натрію 3,0 мг, стеарат магнію 1,0 мг; склад плівкової оболонки: гіпромелоза 1,50 мг, макрогол 300 0,30 мг, титану діоксид 0,45 мг. 14 таблеток у блістері з Ал/ПВХ; по 2 блістери з інструкцією із застосування в картонній пачці з контролем першого розтину.Опис лікарської формиКруглі, двоопуклі таблетки білого кольору, покриті плівковою оболонкою; з гравіюванням А – на одній стороні та Adx на іншій.Фармакотерапевтична групаПротипухлинний засіб, синтез естрогенів інгібітор.ФармакокінетикаВсмоктування анастрозолу швидке, максимальна концентрація у плазмі досягається протягом 2 годин після прийому внутрішньо (натще). Їжа трохи зменшує швидкість всмоктування, але не його ступінь і не призводить до клінічно значущого впливу на рівноважну концентрацію препарату в плазмі при одноразовому прийомі добової дози препарату Арімідекс. Після 7-денного прийому препарату досягається приблизно 90-95% рівноважної концентрації анастрозолу у плазмі. Відомостей залежності фармакокінетичних параметрів анастрозолу від часу або дози немає. Фармакокінетика анастрозолу не залежить від віку жінок у постменопаузі. Зв'язок із білками плазми крові – 40%. Анастрозол виводиться повільно, період напіввиведення із плазми становить 40-50 годин. Екстенсивно метаболізується у жінок у постменопаузі. Менше 10% дози виділяється із сечею у незміненому вигляді протягом 72 годин після прийому препарату. Метаболізм анастрозолу здійснюється N-деалкілуванням, гідроксилюванням і глюкуронізацією. Метаболіти виводяться переважно із сечею. Триазол, основний метаболіт, що визначається в плазмі, не пригнічує ароматазу. Кліренс анастрозолу після перорального прийому при цирозі печінки або порушення функції нирок не змінюється.ФармакодинамікаАрімідекс® є високоселективним нестероїдним інгібітором ароматази – ферменту, за допомогою якого у жінок у постменопаузі андростендіон у периферичних тканинах перетворюється на естрон і далі на естрадіол. Зниження рівня циркулюючого естрадіолу у хворих на рак молочної залози має терапевтичний ефект. У жінок у постменопаузі Арімідекс у добовій дозі 1 мг викликає зниження рівня естрадіолу на 80%. Арімідекс® не має прогестогенної, андрогенної та естрогенної активності. Арімідекс® у добових дозах до 10 мг не впливає на секрецію кортизолу та альдостерону, отже, при застосуванні препарату Арімідекс® не потрібне замісне введення кортикостероїдів. Вплив на мінеральну щільність кісткової тканини Показано, що у пацієнток з раннім гормонопозитивним раком молочної залози в постменопаузі, які приймають Арімідекс®, зміни кісткової системи можуть бути попереджені відповідно до стандартів, встановлених для лікування пацієнток з певним ризиком переломів. Так, перевага препарату Арімідекс® у комбінації з бісфосфонатами (порівняно з терапією тільки препаратом Арімідекс®) у пацієнтів із середнім та високим ризиком виникнення переломів була продемонстрована вже через 12 місяців за показниками мінеральної кісткової щільності, структурної зміни кісткової тканини та маркерів кісткової резорбції. Більш того, у групі низького ризику не було відзначено зміни показника мінеральної кісткової щільності на фоні терапії одним препаратом Арімідекс і підтримуючого лікування вітаміном D і кальцієм. Ліпіди При терапії препаратом Арімідекс, у тому числі при прийомі в комбінації з бісфосфонатами, не виявлено змін рівня ліпідів у плазмі.Показання до застосуванняАд'ювантна терапія раннього раку молочної залози, з позитивними гормональними рецепторами у жінок у постменопаузі, у тому числі після ад'ювантної терапії тамоксифеном протягом 2-3 років. Перша лінія терапії місцеворозповсюдженого або метастатичного раку молочної залози з позитивними або невідомими гормональними рецепторами у жінок у постменопаузі. Друга лінія терапії поширеного раку молочної залози, що прогресує після лікування тамоксифеном, у жінок у постменопаузі.Протипоказання до застосуванняПідвищена чутливість до анастрозолу або до інших складових частин препарату. Вагітність та період годування груддю. У жінок у пременопаузі. Виражена ниркова недостатність (кліренс креатиніну менше 20 мл/хв). Помірна або виражена печінкова недостатність (безпека та ефективність не встановлена). Супутня терапія тамоксифеном або препаратами, що містять естрогени. Дитячий вік (безпека та ефективність у дітей не встановлена). З обережністю: остеопороз, гіперхолестеринемія, ішемічна хвороба серця, порушення функції печінки, недостатність лактази, глюкозо-галактозна мальабсорбція.Побічна діяЧастота народження була розрахована з числа небажаних явищ, що спостерігаються в рамках III фази дослідження у 9366 жінок з операбельним раком молочної залози в постменопаузі, які отримували лікування протягом 5 років, при цьому частота небажаних явищ у групах порівняння та думка дослідника щодо залежності небажаного явища від досліджуваного. препарату не враховано. Визначення частоти побічних реакцій: дуже часто (більше або дорівнює 10%); часто (від 1 до 10%); нечасто (від 0,1 до 1%); рідко (від 0,01 до 0,1%); дуже рідко (менше 0,01%). З боку судин: дуже часто – "припливи". З боку скелетно-м'язової та сполучної тканини: дуже часто – артралгія / скутість суглобів, артрит, часто – біль у кістках, міалгія, нечасто – тригерний палець. З боку статевих органів та молочної залози: часто – сухість слизової оболонки піхви; вагінальні кровотечі (в основному, протягом перших тижнів після відміни або зміни попередньої гормональної терапії на Арімідекс). З боку шкіри та підшкірних тканин: дуже часто – шкірні висипання, часто – витончення волосся (алопеція), алергічні реакції, нечасто – кропив'янка, рідко – мультиформна еритема, анафілактоїдна реакція, шкірний васкуліт (включаючи окремі випадки пурпури) (синдром Шенлейна) , дуже рідко - синдром Стівенса-Джонсона, ангіоневротичний набряк З боку шлунково-кишкового тракту: дуже часто – нудота, часто – діарея, блювання. З боку печінки та жовчовивідних шляхів: часто – підвищення активності лужної фосфатази, аланінамінотрансферази, аспартатамінотрансферази, нечасто – підвищення активності гамма-глютамілтрансферази та концентрації білірубіну, гепатит. З боку нервової системи: дуже часто – головний біль, часто – сонливість, синдром зап'ястного каналу (в основному, спостерігався у пацієнток з факторами ризику даного захворювання), порушення чутливості (у тому числі парестезія, втрата чи збочення смакових відчуттів). З боку обміну речовин та харчування: часто – анорексія, гіперхолестеринемія, нечасто – гіперкальціємія (з/без підвищення концентрації паратгормону). Прийом препарату може викликати зниження мінеральної щільності кісткової тканини у зв'язку зі зниженням концентрації естрадіолу, що циркулює, тим самим, підвищуючи ризик виникнення остеопорозу і переломів кісток. Загальні розлади: дуже часто – астенія легкого або помірного ступеня виразності. Небажані явища, зазначені в ході клінічних досліджень, не пов'язані з прийомом препарату Арімідекс: анемія, запор, диспепсія, біль у спині, біль у животі, підвищення артеріального тиску, підвищення маси тіла, депресія, безсоння, запаморочення, тривожність, парестезії.Взаємодія з лікарськими засобамиДослідження з лікарської взаємодії з феназоном (антипірином) та циметидином вказують на те, що спільне застосування препарату Арімідекс з іншими препаратами навряд чи призведе до клінічно значущої лікарської взаємодії, опосередкованої цитохромом Р450. Клінічно значуща лікарська взаємодія при прийомі препарату Арімідекс® одночасно з іншими препаратами, що часто призначаються, відсутня. На даний момент немає відомостей про застосування препарату Арімідекс у комбінації з іншими протипухлинними препаратами. Препарати, що містять естрогени, зменшують фармакологічну дію препарату Арімідекс, у зв'язку з чим вони не повинні призначатися одночасно з препаратом Арімідекс. Не слід призначати тамоксифен одночасно з препаратом Арімідекс, оскільки він може послабити фармакологічну дію останнього.Спосіб застосування та дозиВсередину. Проковтнути таблетку повністю, запиваючи водою. Рекомендується приймати препарат одночасно. Дорослі, включаючи літніх людей: по 1 мг внутрішньо 1 раз на добу тривалий час. При появі ознак прогресування захворювання прийом препарату слід припинити. Як ад'ювантна терапія рекомендована тривалість лікування - 5 років. Порушення функції нирок: коригування дози у пацієнтів з легкими та помірними порушеннями функції нирок не потрібне. Порушення функції печінки: коригування дози у пацієнтів з легким ступенем порушення функції печінки не потрібне.ПередозуванняОписано поодинокі клінічні випадки випадкового передозування препарату. Разова доза препарату Арімідекс®, яка могла б призвести до симптомів, що загрожують життю, не встановлена. Специфічного антидоту не існує, у разі передозування лікування має бути симптоматичним. Можна індукувати блювання, якщо хворий перебуває у свідомості. Може бути проведений діаліз. Рекомендується загальна підтримуюча терапія, спостереження за хворим та контроль функції життєво важливих органів та систем.Запобіжні заходи та особливі вказівкиБезпека та ефективність у дітей не встановлена. У жінок з рецепторонегативною пухлиною до естрогенів ефективність препарату Арімідекс не була продемонстрована, крім тих випадків, коли була попередня позитивна клінічна відповідь на тамоксифен. У разі сумнівів у гормональному статусі пацієнтки менопауза має бути підтверджена визначенням статевих гормонів у сироватці крові. Немає даних щодо застосування препарату. Арімідекс у пацієнтів з помірною або вираженою печінковою недостатністю та у пацієнтів з вираженою нирковою недостатністю (кліренс креатиніну менше 20 мл/хв). У разі збереження маткової кровотечі на фоні прийому препарату Арімідекс® необхідна консультація та спостереження гінеколога. Препарати, що містять естрогени, не повинні призначатися одночасно з препаратом Арімідекс, оскільки ці препарати нівелюватимуть його фармакологічну дію. Знижуючи рівень циркулюючого естрадіолу, Арімідекс може викликати зниження мінеральної щільності кісткової тканини з подальшим підвищенням ризику перелому. Пацієнтки з таким високим ризиком підлягають лікуванню відповідно до посібника з терапії даних ускладнень. У пацієнток, які страждають на остеопороз або мають ризик розвитку остеопорозу, мінеральна щільність кісткової тканини повинна оцінюватися методом денситометрії, наприклад, DEXA скануванням (Dual-Energy, X-ray Absorptiometry - двоенергетичної рентгенівської абсорбціометрії), на початку лікування та в динаміці. При необхідності повинні бути розпочаті лікування або профілактика, остеопороз, під ретельним наглядом лікаря. Немає даних про одночасне застосування анастрозолу та препаратів-аналогів ЛГРГ. Невідомо, чи покращує анастрозол результати лікування при спільному використанні з хіміотерапією. Дані щодо безпеки при тривалому лікуванні анастрозолом поки що не отримані. При застосуванні препарату Арімідекс частіше, ніж при терапії тамоксифеном, спостерігалися ішемічні захворювання, проте статистичної значущості при цьому не відзначено. Ефективність та безпека препарату Арімідекс і тамоксифену при їх одночасному застосуванні незалежно від статусу гормональних рецепторів можна порівняти з такими при використанні одного тамоксифену. Точний механізм цього явища поки що не відомий. Вплив на здатність до керування автотранспортом та управління механізмами Деякі побічні дії препарату Арімідекс®, такі як астенія та сонливість, можуть негативно впливати на здатність виконання потенційно небезпечних видів діяльності, що потребують підвищеної концентрації, уваги та швидкості психомоторних реакцій. У зв'язку з цим рекомендується при появі цих симптомів дотримуватися обережності при керуванні транспортними засобами та механізмами.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. Активна речовина: ексеместан 25 мг; Допоміжні речовини: маннітол 26,0 мг, гіпромелоза 1,50 мг, полісорбат - 80 0,125 мг, кросповідон 2,125 мг, кремнію діоксид колоїдний 0,125 мг, целюлоза мікрокристалічна 4,625 мг, 3 мг, 5 Склад цукрової оболонки: гіпромелоза 1,81 мг, симетиконова емульсія 0,009 мг, макрогол - 6000 0,181 мг, магнію карбонат 1,157 мг, титану діоксид 3,453 мг, метилпарагідроксибензоат 0,003 мг, 9,0,0 Компоненти для надання блиску: цетілефірний віск 0,0175 мг, тальк 0,01 мг, віск карнаубський 0,0225 мг); Склад чорнила: шеллак, етанол, ізобутанол, барвник заліза оксид (Е 172), титану діоксид (Е 171). По 15 таблеток у блістері з ПВДХ/ПВХ – ПВДХ алюмінієвої фольги; 1, 2 або 6 блістерів разом з інструкцією із застосування поміщають у картонну пачку.Опис лікарської формиКруглі, двоопуклі таблетки білого або білого з сіруватим відтінком кольору, покриті цукровою оболонкою, з маркуванням "7663" з одного боку, виконаної чорною фарбою.Фармакотерапевтична групаПротипухлинний засіб - синтез естрогенів інгібітор.ФармакокінетикаПісля прийому внутрішньо ексеместан швидко всмоктується, в основному, із шлунково-кишкового тракту. Абсолютну біодоступність препарату не встановлено. Припускають, що обмежена екстенсивним ефектом першого проходження через печінку. При одноразовому прийомі дози 25 мг максимальна концентрація у плазмі дорівнює 17 нг/мл, досягається через 2 години. Одночасний прийом їжі збільшує біодоступність препарату на 40%. Фармакокінетичні параметри мають лінійний характер. Кінцевий період напіввиведення становить приблизно 24 години. Зв'язок із білками плазми – приблизно 90 %. Ексеместан та його метаболіти не пов'язуються з еритроцитами. При повторному прийомі непрогнозованої кумуляції ексеместану не спостерігається. Процес біотрансформації ексеместану здійснюється шляхом окислення метиленової групи в 6 позиції під дією ізоферменту CYP3A4 та/або відновлення 17-кетогрупи під дією альдокеторедуктази з подальшою кон'югацією. Продукти метаболізму ексеместану або неактивні, або менш активні щодо інгібування ароматази, ніж вихідне з'єднання. Приблизно рівні кількості ексеместану (близько 40%) виводяться із сечею та калом протягом тижня. Від 0,1 до 1% виводиться із сечею у незмінному вигляді. Вираженого зв'язку між системним впливом препарату та віком не встановлено. У пацієнтів з тяжкою нирковою недостатністю (кліренс креатиніну (КК)) У пацієнтів з помірною або важкою печінковою недостатністю системний вплив ексеместану в 2 - 3 рази вищий, проте корекції дози не потрібно.ФармакодинамікаЕксеместан – незворотний стероїдний інгібітор ароматази, подібний за структурою з природною речовиною андростендіоном. У жінок у постменопаузі естрогени продукуються переважно шляхом перетворення андрогенів на естрогени під дією ферменту ароматази в периферичних тканинах. Блокування утворення естрогенів шляхом інгібування ароматази є ефективним та вибірковим методом лікування гормонозалежного раку молочної залози у жінок у постменопаузі. Механізм дії препарату Аромазин обумовлений тим, що він необоротно зв'язується з активним фрагментом ферменту, викликаючи його інактивацію. У жінок у постменопаузі Аромазин достовірно знижує концентрацію естрогенів у сироватці крові, починаючи з дози 5 мг, причому максимальне зниження (>90 %) досягається при застосуванні доз 10-25 мг. У пацієнток у постменопаузі, які страждають на рак молочної залози, які отримували 25 мг щодня, загальний рівень ферменту ароматази в організмі знижувався на 98 %. Ексеместан не має прогестогенної та естрогенної активності. Виявляється лише незначна андрогенна активність переважно при застосуванні високих доз. Аромазин® не впливає на біосинтез кортизолу та альдостерону у надниркових залозах, що підтверджує вибірковість дії препарату. У зв'язку з цим немає необхідності в замісній терапії глюкокортикоїдами та мінералокортикоїдами. При застосуванні препарату навіть у низьких дозах спостерігається незначне збільшення рівнів лютеїнізуючого гормону (ЛГ) та фолікулостимулюючого гормону (ФСГ) у сироватці крові, що є характерним для препаратів даної фармакологічної групи та, ймовірно, розвивається за принципом зворотного зв'язку на рівні гіпофізу: зниження концентрації естрогенів стимулює секрецію гонадотропінів у гіпофізі також у жінок у постменопаузі.Показання до застосуванняПоширений рак молочної залози у жінок у природній або індукованій постменопаузі, у тому числі при прогресуванні захворювання на фоні антиестрогенної терапії, а також при прогресуванні захворювання після неодноразового застосування різних видів гормональної терапії. Ад'ювантна терапія раннього раку молочної залози у жінок у посменопаузі з естроген-позитивними рецепторами або з невідомим рецепторним статусом, після завершення 2-3 річної початкової ад'ювантної терапії тамоксифеном, з метою зниження ризику рецидивів (віддалених або регіональних), а також контралатерального.Протипоказання до застосуванняПідвищена чутливість до ексеместану або будь-якого іншого компонента препарату. Пременопаузальний ендокринний статус. Вагітність та період лактації. Обережно: порушення функції печінки або нирок.Вагітність та лактаціяЗастосування ексеместану під час вагітності заборонено через потенційний ризик для плода. Препарат також не слід призначати у період грудного вигодовування.Побічна діяЗагалом переносимість препарату Аромазин хороша; небажані ефекти при застосуванні препарату в дозі 25 мг на добу переважно незначні або помірно виражені. Нижче перераховані небажані реакції, розподілені за системно-органними класами та частотою: дуже часто (≥1/10), часто (≥1/100, але <1/10), нечасто (≥1/1000, але <1/100) , рідко (≥ 1/10 000, але < 1/1000). Порушення обміну речовин та розлади харчування: часто – анорексія. Порушення з боку шлунково-кишкового тракту: дуже часто – біль у животі, нудота; часто – блювання, діарея, запор, диспепсія, підвищення апетиту; нечасто – виразка шлунка*. Психічні розлади: дуже часто – депресія, безсоння. Порушення з боку нервової системи: дуже часто – головний біль, запаморочення; часто – тривожність, сплутаність свідомості, синдром зап'ястного каналу, парестезія, гіпестезія, астенія; нечасто – нейропатія. Порушення з боку серця: часто – серцева недостатність; нечасто – інфаркт міокарда. Порушення з боку шкіри та підшкірних тканин: дуже часто – підвищена пітливість; часто алопеція, висипання, свербіж шкіри, дерматит. Порушення з боку скелетно-м'язової та кісткової тканини: дуже часто – суглобовий та м'язово-скелетний біль (включаючи артралгію, біль у кінцівках, біль у спині, артрит, міалгію); часто – перелом, остеопороз. Порушення органу зору: часто - порушення зору. Порушення з боку судин: дуже часто – підвищення артеріального тиску, “припливи”. Порушення з боку печінки та жовчовивідних шляхів: дуже часто – підвищення активності печінкових ферментів, підвищення концентрації білірубіну в крові, підвищення активності лужної фосфатази в крові. Порушення з боку дихальної системи, органів грудної клітки та середостіння: часто – задишка, кашель, бронхіт, синусит, фарингіт, риніт, біль у грудній клітці, інфекції верхніх дихальних шляхів. Порушення з боку нирок та сечовивідних шляхів: часто – інфекції сечовивідних шляхів. Порушення з боку крові та лімфатичної системи: часто лімфедема. Загальні розлади та порушення у місці введення: дуже часто – біль, підвищена стомлюваність; часто – периферичні набряки, грипоподібний синдром, лихоманка, загальна слабкість, інфекції. Приблизно у 20% хворих (особливо у пацієнток із вихідною лімфопенією) спостерігалося періодичне зниження кількості лімфоцитів. Однак середня кількість лімфоцитів у цих хворих згодом істотно не змінювалася, і супутнього збільшення захворюваності на вірусні інфекції не спостерігалося. * Більшість пацієнтів мали виразку шлунка в анамнезі або отримували терапію нестероїдними протизапальними препаратами. Постмаркетингові дослідження: Порушення з боку імунної системи: нечасто – реакції гіперчутливості. Порушення з боку печінки та жовчовивідних шляхів: рідко – гепатит, холестатичний гепатит. Порушення з боку шкіри та підшкірних тканин: часто – кропив'янка; рідко – гострий генералізований екзантематозний пустульоз.Взаємодія з лікарськими засобамиПрепарати, що містять естрогени, повністю нівелюють фармакологічну дію ексеместану. Препарат піддається метаболізму під дією цитохрому Р450 (CYP)3A4 та альдокеторедуктаз, і не інгібує жодного з головних CYP-ізоферментів. Специфічне інгібування ізоферменту CYP3A4 кетоконазолом не чинить достовірного впливу на фармакокінетику ексеместану. Незважаючи на встановлену фармакокінетичну взаємодію ексеместану з рифампіцином, сильним індуктором ізоферменту CYP3A4, фармакологічна активність препарату Аромазин® (пригнічення естрогенів) залишається без змін, тому корекція дози не потрібна.Спосіб застосування та дозиВсередину. Дорослі та пацієнтки похилого віку Доза, що рекомендується, становить 25 мг 1 раз на добу, бажано після їди. У хворих на ранній рак молочної залози лікування препаратом рекомендується продовжувати доти, доки загальна тривалість послідовної ад'ювантної гормональної терапії не досягне 5 років. Лікування хворих на поширений рак молочної залози - тривале. При появі ознак прогресування пухлинного захворювання або при появі контралатерального раку молочної залози лікування препаратом Аромазин слід припинити. Печінкова або ниркова недостатність Корекція дози не потрібна. Діти Не рекомендується використовувати у дітей.ПередозуванняОдноразова доза препарату, яка могла б спричинити появу небезпечних для життя симптомів, не встановлена. Застосування ексеместану у разовій дозі до 800 мг у здорових жінок та у добовій дозі до 600 мг у жінок у постменопаузі з поширеним раком молочної залози добре переносилося. Специфічних антидотів немає. Лікування - симптоматичне під регулярним контролем життєво важливих функцій та ретельним наглядом.Запобіжні заходи та особливі вказівкиАромазин® не слід призначати жінкам з пременопаузальним ендокринним статусом, тому, у випадках, коли це клінічно обґрунтовано, постменопаузальний статус слід підтверджувати визначенням рівня ЛГ, ФСГ та естрадіолу. Аромазин не слід призначати одночасно з препаратами, що містять естрогени. У зв'язку з потужним естрогенпонижающим дією ексеместана можливе зменшення мінеральної щільності кісткової тканини. До початку ад'ювантної терапії ексеместаном рекомендується проведення денситометрії для оцінки мінеральної щільності кісткової тканини у жінок із остеопорозом або підвищеним ризиком остеопорозу. Під час лікування ексеместаном необхідне особливе спостереження за жінками з остеопорозом із призначенням відповідної терапії. У зв'язку з високою поширеністю тяжкої недостатності вітаміну D у хворих на ранній рак молочної залози до початку терапії інгібітором ароматази слід визначити концентрацію вітаміну D у плазмі крові. При виявленні недостатності слід призначити препарати, які містять цей вітамін. Вплив на здатність до керування автотранспортом та управління механізмами Пацієнтів необхідно попередити про можливість появи під час лікування препаратом Аромазин сонливості, астенії та запаморочення. При виникненні цих симптомів пацієнтам рекомендується утриматися від керування автомобілем та занять іншими потенційно небезпечними видами діяльності, що вимагають підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
5 880,00 грн
5 832,00 грн
Склад, форма випуску та упаковкаКонцентрат для приготування розчину для інфузій 1 мл: ритуксімаб – 10 мг. 10, 30 або 50 мл – флакони (1, 2) – пачки картонні.Фармакотерапевтична групаПротипухлинний препарат. Моноклональні антитілаІнструкціяНеобхідну кількість препарату Ацеллбію набирають в асептичних умовах і розводять до розрахункової концентрації (1-4 мг/мл) в інфузійному флаконі (пакеті) з 0,9% розчином натрію хлориду для інфузії або 5% розчином декстрози (розчини повинні бути стерильними та апі). . Для перемішування акуратно перевертають флакон (пакет), щоб уникнути ціноутворення. Перед введенням необхідно оглянути розчин щодо відсутності сторонніх домішок або зміни забарвлення. Лікар відповідає за приготування, умови та час зберігання готового розчину до його використання. Оскільки препарат Ацеллбія не містить консервантів, розчин необхідно використовувати негайно. Приготовлений інфузійний розчин фізично та хімічно стабільний протягом 12 годин при кімнатній температурі або не більше 24 годин при температурі від 2° до 8°С. Приготовлений розчин препарату Ацеллбію вводять тільки внутрішньовенно, крапельно, через окремий катетер! Вводити препарат внутрішньовенно струминно чи болюсно не можна! Рекомендована початкова швидкість першої інфузії 50 мг/год, потім її можна збільшувати на 50 мг/ч кожні 30 хв, доводячи до максимальної швидкості 400 мг/ч. Наступні інфузії можна починати зі швидкості 100 мг/год та збільшувати її на 100 мг/год кожні 30 хв до максимальної швидкості 400 мг/год. Корекція дози під час терапії Знижувати дозу Ацеллбію не рекомендується. Якщо препарат Ацеллбія вводиться у комбінації з хіміотерапією, зниження дози хіміотсрапевтичних препаратів проводять відповідно до стандартних рекомендацій.Показання до застосуванняНеходжкінська лімфома: рецидивна або хіміостійка В-клітинна, СD20-позитивна неходжкінська лімфома низького ступеня злоякісності або фолікулярна; фолікулярна лімфома III-IVстадії у комбінації з хіміотерапією у раніше нелікованих пацієнтів; фолікулярна лімфома як підтримуюча терапія після відповіді на індукційну терапію; СD20-позитивна дифузна В-великліткова неходжкінська лімфома в комбінації з хіміотерапією за схемою СНОР. Хронічний лімфолейкоз: хронічний лімфолейкоз у комбінації з хіміотерапією у пацієнтів, які раніше не отримували стандартну терапію; рецидивуючий або хіміостійкий хронічний лімфолейкоз у комбінації з хіміотерапією.Протипоказання до застосуваннягіперчутливість до ритуксимабу, будь-якого компонента препарату Ацеллбію або до білків миші; гострі інфекційні захворювання, виражений первинний чи вторинний імунодефіцит; дитячий вік до 18 років (ефективність та безпека не встановлені); вагітність та період грудного вигодовування. З обережністю: дихальна недостатність в анамнезі або пухлинна інфільтрація легень; число циркулюючих злоякісних клітин >25×109/л або висока пухлинна навантаження; нейтропенія (менше 1.5×109/л), тромбоцитопенія (менше 75×109/л); Хронічні інфекції.Побічна діяДля оцінки частоти побічних реакцій використовуються такі критерії: дуже часто ≥ 10%, часто ≥ 1% - < 10%, нечасто ≥ 0.1% - < 1%. Ритуксимаб при терапії неходжкінської лімфоми низького ступеня злоякісності або фолікулярної - монотерапія/підтримуюча терапія Повідомлення про побічні реакції надходили протягом 12 місяців після іонотерапії та до 1 місяця після підтримуючої терапії ритуксімабом. Інфекційні та паразитарні захворювання: дуже часто – бактеріальні та вірусні інфекції; часто - інфекції дихальних шляхів, пневмонія, сепсис, оперізуючий герпес, інфекції, що супроводжуються підвищенням температури, грибкові інфекції, інфекції невідомої етіології. Порушення з боку крові та лімфатичної системи: дуже часто – лейкопенія, нейтропенія; часто – тромбоцитопенія, анемія; нечасто – лімфоаденопатія, порушення згортання крові, транзиторна парціальна апластична анемія, гемолітична анемія. Порушення з боку дихальної системи, органів грудної клітки та середостіння: часто – риніт, бропхоспазм, кашель, респіраторні захворювання, задишка, біль у грудній клітці; нечасто – гіпоксія, порушення функції легень, облітеруючий бронхіоліт, бронхіальна астма. Порушення з боку імунної системи: дуже часто – ангіоневротичний набряк; часто - реакції гіперчутливості. Порушення з боку обміну речовин та харчування: часто – гіперглікемія, зниження ваги, периферичні набряки, набряки обличчя, підвищення активності ЛДГ, гіпокальціємія. Загальні розлади та порушення у місці введення: дуже часто – головний біль, лихоманка, озноб, астенія; часто - біль у вогнищах пухлини, грипоподібний синдром, припливи, слабкість; нечасто - біль у місці ін'єкції. Порушення з боку шлунково-кишкового тракту: дуже часто – нудота; часто - блювання, діарея, диспепсія, відсутність апетиту, дисфагія, стоматит, запор, біль у животі, першіння у горлі; нечасто – збільшення живота. Порушення з боку серцево-судинної системи: часто – зниження артеріального тиску, підвищення артеріального тиску, ортостатична гіпотензія, тахікардія, аритмія, мерехтіння передсердь*, кардіальна патологія*; нечасто – лівошлуночкова серцева недостатність*, шлуночкова та надшлуночкова тахікардія*, брадикардія, ішемія міокарда*, стенокардія*. Порушення з боку нервової системи: часто – запаморочення, парестезії, гіпестезії, порушення сну, відчуття тривоги, збудження, вазодилатаія; нечасто – збочення смаку. Порушення психіки: нечасто – нервозність, депресія. Порушення з боку скелетно-м'язової та сполучної тканини: часто – міалгія, артралгія, м'язовий гіпертонус, біль у спині, біль у ділянці шиї, біль. Порушення з боку шкіри та підшкірних тканин: дуже часто – свербіж, висипання; часто – кропив'янка, підвищене потовиділення вночі, пітливість, алопеція*. Порушення з боку органу зору: часто – порушення сльозовиділення, кон'юнктивіт. Порушення з боку органу слуху та лабіринтні порушення: часто – біль та шум у вухах. Лабораторні та інструментальні дані: дуже часто – зниження рівня імуноглобулінів класу G (IgG). * - частота вказана лише для побічних реакцій ≥3 ступеня тяжкості відповідно до критеріїв токсичності Національного інституту раку (NCI-CTC). Ритуксимаб у комбінації з хіміотерапією (R-CHOP, R-CVP, R-FC) при неходжкінській лімфомі та хронічному лімфолейкозі Нижче наведені важкі побічні реакції додатково до тих, які спостерігалися при монотерапії/підтримуючої терапії та/або такі, що зустрічаються з вищою частотою. Інфекційні та паразитарні захворювання: дуже часто – бронхіт; часто - гострий бронхіт, синусит, гепатит В * (загострення та первинна інфекція). Порушення з боку крові та лімфатичної системи: дуже часто – нейтропенія**, фебрильна нейтропенія, тромбоцитопенія; часто - панцитопенія, гранулоцитопенія. Порушення з боку шкіри та підшкірних тканин: дуже часто – алопеція; часто – шкірні захворювання. Загальні розлади та порушення в місці введення: часто – стомлюваність, озноб. * - частота вказана на підставі спостережень при терапії рецидивуючого/хіміостійкого хронічного лімфолейкозу за схемою R-FC. ** - тривала та/або відстрочена нейтропенія спостерігалася після завершення терапії за схемою R-FC у раніше нелікованих пацієнтів або у пацієнтів з рецидивним/хіміостійким хронічним лімфолейкозом. Нижче наведені небажані явища, що зустрічалися при терапії ритуксимабом з однаковою частотою (або рідше), у порівнянні з контрольною групою: гематотоксичність, нейтропенічні інфекції, інфекції сечовивідних шляхів, септичний шок, суперінфекції легень, інфекція імплантатів, селізокетія легень, серцева недостатність, порушення чутливості, венозний тромбоз, у т.ч. тромбоз глибоких вен кінцівок, мукозит, набряк нижніх кінцівок, зниження фракції викиду лівого шлуночка, підвищення температури, погіршення загального самопочуття, бактеріємія, поліорганна недостатність, декомпенсація цукрового діабету. Профіль безпеки ритуксимабу у комбінації з хіміотерапією за схемами МСР, CHVP-IFN не відрізняється від такого при комбінації препарату з CVP, СHОР або FC у відповідних популяціях. Інфузійні реакції Монотерапія ритуксімабом (протягом 4 тижнів) Більш ніж у 50% пацієнтів спостерігалися явища, що нагадують інфузійні реакції, найчастіше – при перших інфузіях. Інфузійні реакції включають озноб, тремтіння, слабкість, задишку, нудоту, висипання, припливи, зниження артеріального тиску, лихоманку, свербіж, кропивницю, відчуття подразнення язика або набряк гортані (ангіоневротичний набряк), риніт, блювоту, біль у голові Бронхоспазму. Повідомлялося про розвиток ознак синдрому лізису пухлини. Ритуксимаб у комбінації з хіміотерапією за наступними схемами: K-CVP при неходжкінській лімфомі; R-CHOP при дифузній В-крупноклітинній неходжкінській лнмфомі: R-FC при хронічному лімфолейкозі Інфузійні реакції 3 та 4 ступеня тяжкості під час інфузії або протягом 24 годин після інфузії ритуксимабу відзначалися під час першого циклу хіміотерапії у 12% хворих. Частота інфузійних реакцій зменшувалася з кожним наступним циклом і до 8-го циклу хіміотерапії частота інфузійних реакцій зменшилася до 1%. Інфузійні реакції додатково до зазначених вище (при монотерапії ритуксимабом) включали: диспепсію, висипання, підвищення артеріального тиску, тахікардію, ознаки синдрому лізису пухлини, в окремих випадках - інфаркт міокарда, фібриляцію передсердь, набряк легенів та гостру оборотну тромбо. Інфекції Монотерапія ритуксімабом (протягом 4 тижнів) Ритуксимаб викликає виснаження пулу В-клітин у 70-80% хворих та зниження концентрації імуноглобулінів у сироватці у невеликої кількості пацієнтів. Бактеріальні, вірусні, грибкові інфекції та інфекції без уточненої етіології (вага незалежно від причини) розвиваються у 30,3% пацієнтів. Тяжкі інфекції (3 та 4 ступеня тяжкості), включаючи сепсис, відзначені у 3,9% пацієнтів. Підтримуюча терапія (неходжкінська лімфома) до 2 років При терапії ритуксимабом спостерігалося збільшення загальної частоти інфекцій, зокрема інфекцій 3-4 ступеня тяжкості. Не спостерігалося збільшення випадків інфекційних ускладнень при підтримувальній терапії тривалістю 2 роки. Зареєстровані випадки прогресуючої багатоосередкової лейкоенцефалопатії (PML) з фатальним результатом у пацієнтів з неходжкінською лімфомою після прогресування захворювання та повторного лікування. Ритуксимаб у комбінації з хіміотерапією за такими схемами: R-CVP при неходжкнській лнмфоме; R-CHOP при дифузній В-крупноклітинній неходжкінській лімфомі; R-FC при хронічному лімфолейкозі При терапії ритуксимабом за схемою R-CVP не спостерігалося збільшення частоти інфекцій чи інвазій. Найчастішими були інфекції верхніх дихальних шляхів (12,3% групи R-CVP). Серйозні інфекції спостерігалися у 43% пацієнтів, які отримували хіміотерапію за схемою R-CVP; загрозливі для життя інфекції не зареєстровані. Частка хворих на інфекції 2-4 ступеня тяжкості та/або фебрильної нейтропенією в групі R-СНОР склала 55.4%. Сумарна частота інфекцій 2-4 ступеня тяжкості групи R-CНОР становила 45,5%. Частота грибкової інфекції 2-4 ступеня тяжкості у групі R-CНOP була вищою, ніж у групі CHOP, за рахунок вищої частоти локальних кандидозів і склала 4,5%. Частота герпетичної інфекції 2-4 ступеня тяжкості була вищою у групі R-CHOP, ніж у групі CHOP і склала 4,5%. У пацієнтів з хронічним лімфолейкозом частота гепатиту В (загострення та первинна інфекція) 3-4 ступеня тяжкості у групі R-FC становила 2%. З боку системи крові Монотерапія ритуксімабом (протягом 4 тижнів) Тяжка тромбоцитопенія (3 та 4 ступінь тяжкості) відзначена у 1,7% хворих, тяжка нейтропенія – у 4,2% хворих та анемія тяжкого ступеня тяжкості (3 та 4 ступінь тяжкості) – у 1,1% хворих. Підтримуюча терапія (неходжкінська лімфома) до 2 років Лейкопенія (3 та 4 ступеня тяжкості) спостерігалася у 5% хворих, а нейтропенія (3 та 4 ступеня тяжкості) – у 10% пацієнтів, які отримували ритуксімаб. Частота виникнення тромбоцитопенії (3-4 ступенів тяжкості) була низькою і склала Приблизно 50% пацієнтів, щодо яких були дані щодо відновлення числа В-клітин, після завершення індукційної терапії ритуксімабом знадобилося 12 і більше місяців для відновлення числа В-клітин до нормального рівня. Ритуксимаб у комбінації з хіміотерапією за такими схемами: R-CVP при неходжкнській лімфомі; R-CHOP при дифузній В-крупноклітинній неходжкінській лімфомі; R-FC при хронічному лімфолейкозі Тяжка нейтропенія та лейкопенія: у пацієнтів, які отримували ритуксімаб у комбінації з хіміотерапією, лейкопенія 3 та 4 ступеня тяжкості відзначалися частіше у порівнянні з пацієнтами, які отримували лише хіміотерапію. Частота важкої лейкопенії склала 88% у пацієнтів, які отримували R-CНOP, та 23% у пацієнтів, які отримували R-FC. Частота важкої нейтропенії склала 24% у групі R-CVP, 97% у групі R-CHOP та 30% у групі R-FC при раніше нелікованому хронічному лімфолейкозі. Більш висока частота нейтропенії у пацієнтів, які отримували ритуксімаб та хіміотерапію, не була асоційована з підвищенням частоти інфекцій та інвазій порівняно з пацієнтами, які отримували лише хіміотерапію.У пацієнтів з рецидивуючим або хіміостійким хронічним лімфолейкозом після проведення терапії за схемою R-FC в окремих випадках пейтропенія характеризувалася тривалим перебігом та пізнішими термінами маніфестації. Тяжка анемія і тромбоцитопенія (3 і 4 ступеня тяжкості): значної різниці в частоті анемії 3 та 4 ступеня тяжкості в групах не було. У групі R-FC при першій лінії терапії хронічного лімфолейкозу анемія 3 та 4 ступеня тяжкості зустрічалася у 4% пацієнтів, тромбоцитопенія 3 та 4 ступеня тяжкості – у 7% пацієнтів. У групі R-FC при рецидивному або хронічному лімфолейкозі анемія 3 та 4 ступеня тяжкості зустрічалася у 12% пацієнтів, тромбоцитопенія 3 та 4 ступеня тяжкості – у 11% пацієнтів. З боку серцево-судинної системи Монотерапія ритуксімабом (протягом 4 тижнів) Побічні ефекти з боку серцево-судинної системи відмічені у 18,8%. Найчастіше зустрічаються артеріальне підвищення та зниження артеріального тиску. У поодиноких випадках спостерігалося порушення серцевого ритму 3 та 4 ступеня тяжкості (включаючи шлуночкову та суправентрикулярну тахікардію) та стенокардія. Підтримуюча терапія (неходжкінська лімфома) до 2 років Частота серцево-судинних порушень 3 і 4 ступеня тяжкості була подібною у хворих, які отримували ритуксімаб, і не отримували його. Серйозні серцево-судинні порушення виникали у менше 1% хворих, які не отримували ритуксімаб, і у 3% хворих, які отримували препарат (миготлива аритмія у 1%, інфаркт міокарда у 1%, лівошлуночкова недостатність у Ритуксимаб та комбінації з хіміотерапією за такими схемами: R-CVP при неходжкінській лімфомі; R-СНОР при дифузній В-крупноклітинній неходжкінській лімфомі; R-FC при хронічному лімфолейкозі Частота порушень серцевого ритму 3 та 4 ступеня тяжкості, головним чином суправентрикулярних аритмій (тахікардія, тріпотіння та мерехтіння передсердь), у групі R-CHOP була вищою і склала 6,9%. Всі аритмії розвивалися або у зв'язку з інфузією ритуксимабу, або були пов'язані з такими станами, як лихоманка, інфекція, гострий інфаркт міокарда або супутніми захворюваннями дихальної та серцево-судинної систем. Групи R-CHOP та CHOP не відрізнялися між собою за частотою інших кардіологічних небажаних явищ 3 та 4 ступеня тяжкості, включаючи серцеву недостатність, захворювання міокарда та маніфестацію ішемічної хвороби серця. Загальна частота серцево-судинних порушень 3 та 4 ступеня тяжкості була низькою як при першій лінії терапії хронічного лімфолейкозу (4% у групі R-FC), так і при терапії рецидивуючого/хіміостійкого хронічного лімфолейкозу (4% у групі R-FC). Нервова система Ритуксимаб у комбінації з хіміотерапією за такими схемами: R-CVP при неходжкінській лімфомі; R-CНOP при дифузній В-крупноклітинній неходжкінській лімфомі; R-FC при хронічному лімфолейкозі У хворих (2%) із групи R-CHOP із серцево-судинними факторами ризику розвинулися тромбоемболічні порушення мозкового кровообігу під час першого циклу терапії, на відміну від пацієнтів у групі CHOP, у яких порушення мозкового кровообігу розвинулися у період спостереження без лікування. Різниця між групами у частоті інших тромбоемболії була відсутня. Загальна частота неврологічних порушень 3 та 4 ступеня тяжкості була низькою як при першій лінії терапії хронічного лімфолейкозу (4% у групі R-FC), так і при терапії рецидивуючого/хіміостійкого хронічного лімфолейкозу (3% у групі R-FC). Концентрація IgG Підтримуюча терапія (неходжкінська лімфома) до 2 років Після індукційної терапії концентрація IgG була нижчою за нижню межу норми ( Особливі категорії хворих Монотерапія ритуксімабом (протягом 4 тижнів) Літній вік (≥65 років): частота та ступінь тяжкості всіх небажаних реакцій та небажаних реакцій 3 та 4 ступеня тяжкості не відрізняється від такої у молодших пацієнтів. Комбінована терапія Літній вік (від 65 років і старше): при першій лінії терапії, а також при терапії рецидивуругощого/хіміостійкого хронічного лімфолсйкозу частота побічних ефектів 3 і 4 ступеня тяжкості з боку системи крові та лімфатичної системи була вищою порівняно з молодшими пацієнтами. Високе пухлинне навантаження (діаметр одиночних вогнищ більше 10 см): підвищена частота небажаних реакцій 3 та 4 ступеня тяжкості. Повторна терапія: частота та рівень тяжкості небажаних реакцій не відрізняється від таких при проведенні початкової терапії. Відомості про постреєстраційне застосування ритуксимабу при неходжкінській лімфомі та хронічному лімфолейкозі З боку серцево-судинної системи: тяжкі серцево-судинні явища, асоційовані з інфузійними реакціями, такі як серцева недостатність та інфаркт міокарда в основному у пацієнтів із серцево-судинними захворюваннями в анамнезі та/або одержують цитотоксичну хіміотерапію; дуже рідко – васкуліт, переважно шкірний (лейкоцитокластичний). З боку органів дихання: дихальна недостатність та легеневі інфільтрати, зумовлені інфузійними реакціями; крім небажаних явищ з боку легень, зумовлених інфузійними реакціями, спостерігалася інтерстиціальна хвороба легень, часом з фатальним результатом. З боку кровоносної та лімфатичної системи: оборотна гостра тромбоцитопенія, асоційована з інфузійними реакціями. З боку шкіри та її придатків: рідко – важкі бульозні реакції, токсичний епідермальний некроліз та синдром Стівенса-Джонсона, у ряді випадків із летальним результатом. З боку нервової системи: рідко – невропатія черепно-мозкових нервів у поєднанні з периферичною невропатією або без неї (виражене зниження гостроти зору, слуху, ураження інших органів чуття, парез лицьового нерва) у різні періоди терапії аж до декількох місяців після завершення курсу лікування ритуксімабом. . У хворих, які отримали лікування ритуксимабом, спостерігалися випадки оборотної енцефалопатії з ураженням задніх відділів головного мозку (PRES)/синдрому оборотної лейкоенцефалопатії з ураженням задніх відділів головного мозку (PRLS). Симптоматика включала порушення зору, головний біль, судоми та психічні порушення, що супроводжуються чи ні підвищенням артеріального тиску. Підтвердити діагноз PRES/PRLS можна за допомогою методів візуалізації мозку. В описаних випадках хворі мали фактори ризику розвитку PRES/PRLS,такі як основне захворювання, підвищення артеріального тиску, імуносупресивна терапія та/або хіміотерапія. З боку організму в цілому, реакції в місці введення: рідко – сироваткова хвороба. Інфекції: реактивація вірусного гепатиту В (у більшості випадків при комбінації ритуксимабу та цитотоксичної хіміотерапії); а також інші тяжкі вірусні інфекції (первинна інфекція, реактивація вірусу або загострення), деякі з яких супроводжувалися летальним кінцем, спричинені цитомегаловірусом, Varicella zoster, Herpes simplex, поліомавірусом JC(PML), вірусом гепатиту С. При призначенні ритуксимабу за показаннями, не передбаченими інструкцією з медичного застосування, у пацієнтів із раніше діагностованою саркомою Капоші спостерігалося прогресування саркоми (більшість пацієнтів були ВІЛ-позитивними). З боку шлунково-кишкового тракту: перфорація шлунка та/або кишечника (можливо з летальним результатом) при комбінації ритуксимабу з хіміотерапією при неходжкінській лімфомі. З боку системи крові та лімфатичної системи: рідко – нейтропенія, що виникала через 4 тижні після останнього введення ритуксимабу; тимчасове підвищення рівня IgM у пацієнтів з макроглобулінемією Вальденстрему з подальшим поверненням до його вихідного значення через 4 місяці.Спосіб застосування та дозиНеходжкінська лімфома низького ступеня злоякісності або фолікулярна Перед кожною інфузією препарату Ацеллбія необхідно проводити премедикацію (анальгетик/антипіретик, наприклад, парацетамол; антигістамінний препарат, наприклад, дифенгідрамін). Якщо Ацеллбія не застосовується у комбінації з хіміотерапією, що містить глюкокортикостероїди, то до складу премедикації також входять глюкокортикостероїди. Початкова терапія: монотерапія у дорослих хворих: 375 мг/м2 1 раз на тиждень протягом 4 тижнів; у комбінації з хіміотерапією за будь-якою схемою: 375 мг/м2 у перший день циклу хіміотерапії після внутрішньовенного введення глюкокортикостероїду як компонент терапії, протягом: 8 циклів (цикл: 21 день) при схемі R-CVP (ритуксімаб, циклофосфамід. вінкрістин, преднізолон); 8 циклів (цикл: 28 днів) при схемі R-MCP (ритуксімаб, мітоксантрон, хлорамбуцил, преднізолон); 8 циклів (цикл: 21 день) при схемі R-CHOP (ритуксімаб, циклофосфамід, доксорубіцин, вінкрістин, преднізолон); у разі досягнення повної ремісії після 4 цикли можна обмежитися 6 циклами; 6 циклів (цикл: 21 день) при схемі R-CHVP-Interferon (ритуксімаб, циклофосфамід, доксорубіцин, теніпозид, прсднізолон + інтерферон). Повторне застосування у разі рецидиву (у пацієнтів, які відповіли на перший курс терапії): 375 мг/м2 1 раз на тиждень протягом 4 тижнів. Підтримуюча терапія (після відповіді на індукційну терапію): У раніше нелікованих пацієнтів: 375 мг/м2 1 раз на 2 місяці, не більше 2 років (12 інфузій). При появі ознак прогресування захворювання на терапію ритуксимабом слід припинити; При рецидивуючій або хіміостійкій лімфомі: 375 мг/м2 1 раз на 3 місяці, не більше 2 років. При появі ознак прогресування захворювання на терапію препаратом Ацеллбія слід припинити. Дифузна В-великоклітинна неходжкінська лімфома Перед кожною інфузією препарату Ацеллбія необхідно проводити премедикацію (анальгетик/антипіретик, наприклад, парацетамол; антигістамінний препарат, наприклад, дифенгідрамін). Якщо Ацеллбія не застосовується у комбінації з хіміотерапією, що містить глюкокортикостероїди, то до складу премедикації також входять глюкокортикостероїди. У комбінації з хіміотерапією за схемою CHOP: 375 мг/м2 першого дня кожного циклу хіміотерапії після внутрішньовенного введення глюкокортикостероїду, 8 циклів. Інші компоненти схеми CHOP (циклофосфамід, доксорубіцин та вінкрістин) вводять після введення препарату Ацеллбію. Хронічний лімфолейкоз Перед кожною інфузією препарату Ацеллбія необхідно проводити премедикацію (анальгетик/антипіретик, наприклад, парацетамол; антигістамінний препарат, наприклад, дифенгідрамін). Якщо ритуксимаб не застосовується у комбінації з хіміотерапією, що містить глюкокортикостероїди, то до складу премедикації також входять глюкокортикостероїди. У комбінації з хіміотерапією (у пацієнтів, які раніше не отримували стандартну терапію, і при рецидивному/хіміостійкому лімфолейкозі): 375 мг/м2 у перший день першого циклу, потім 500 мг/м2 у перший день кожного наступного циклу, 6 циклів. Хіміотерапію проводять після введення Ацеллбію. Для зниження ризику виникнення синдрому лізису пухлини рекомендується профілактичне забезпечення адекватної гідратації та запровадження урикостатиків за 48 годин до початку терапії. У пацієнтів з хронічним лімфолейкозом і рівнем лімфоцитів > 25×109/л рекомендується внутрішньовенне введення преднізону/преднізолону в дозі 100 мг за 1 годину до інфузій ритуксимабу для зниження частоти і тяжкості гострих інфузіонпих реакцій. Дозування в особливих випадках Літній вік У пацієнтів старше 65 років корекція дози не потрібна.Умови відпустки з аптекЗа рецептом
12 529,00 грн
12 495,00 грн
Склад, форма випуску та упаковкаКонцентрат для приготування розчину для інфузій 1 мл: ритуксімаб – 10 мг. 10, 30 або 50 мл – флакони (1, 2) – пачки картонні.Фармакотерапевтична групаПротипухлинний препарат. Моноклональні антитілаІнструкціяНеобхідну кількість препарату Ацеллбію набирають в асептичних умовах і розводять до розрахункової концентрації (1-4 мг/мл) в інфузійному флаконі (пакеті) з 0,9% розчином натрію хлориду для інфузії або 5% розчином декстрози (розчини повинні бути стерильними та апі). . Для перемішування акуратно перевертають флакон (пакет), щоб уникнути ціноутворення. Перед введенням необхідно оглянути розчин щодо відсутності сторонніх домішок або зміни забарвлення. Лікар відповідає за приготування, умови та час зберігання готового розчину до його використання. Оскільки препарат Ацеллбія не містить консервантів, розчин необхідно використовувати негайно. Приготовлений інфузійний розчин фізично та хімічно стабільний протягом 12 годин при кімнатній температурі або не більше 24 годин при температурі від 2° до 8°С. Приготовлений розчин препарату Ацеллбію вводять тільки внутрішньовенно, крапельно, через окремий катетер! Вводити препарат внутрішньовенно струминно чи болюсно не можна! Рекомендована початкова швидкість першої інфузії 50 мг/год, потім її можна збільшувати на 50 мг/ч кожні 30 хв, доводячи до максимальної швидкості 400 мг/ч. Наступні інфузії можна починати зі швидкості 100 мг/год та збільшувати її на 100 мг/год кожні 30 хв до максимальної швидкості 400 мг/год. Корекція дози під час терапії Знижувати дозу Ацеллбію не рекомендується. Якщо препарат Ацеллбія вводиться у комбінації з хіміотерапією, зниження дози хіміотсрапевтичних препаратів проводять відповідно до стандартних рекомендацій.Показання до застосуванняНеходжкінська лімфома: рецидивна або хіміостійка В-клітинна, СD20-позитивна неходжкінська лімфома низького ступеня злоякісності або фолікулярна; фолікулярна лімфома III-IVстадії у комбінації з хіміотерапією у раніше нелікованих пацієнтів; фолікулярна лімфома як підтримуюча терапія після відповіді на індукційну терапію; СD20-позитивна дифузна В-великліткова неходжкінська лімфома в комбінації з хіміотерапією за схемою СНОР. Хронічний лімфолейкоз: хронічний лімфолейкоз у комбінації з хіміотерапією у пацієнтів, які раніше не отримували стандартну терапію; рецидивуючий або хіміостійкий хронічний лімфолейкоз у комбінації з хіміотерапією.Протипоказання до застосуваннягіперчутливість до ритуксимабу, будь-якого компонента препарату Ацеллбію або до білків миші; гострі інфекційні захворювання, виражений первинний чи вторинний імунодефіцит; дитячий вік до 18 років (ефективність та безпека не встановлені); вагітність та період грудного вигодовування. З обережністю: дихальна недостатність в анамнезі або пухлинна інфільтрація легень; число циркулюючих злоякісних клітин >25×109/л або висока пухлинна навантаження; нейтропенія (менше 1.5×109/л), тромбоцитопенія (менше 75×109/л); Хронічні інфекції.Побічна діяДля оцінки частоти побічних реакцій використовуються такі критерії: дуже часто ≥ 10%, часто ≥ 1% - < 10%, нечасто ≥ 0.1% - < 1%. Ритуксимаб при терапії неходжкінської лімфоми низького ступеня злоякісності або фолікулярної - монотерапія/підтримуюча терапія Повідомлення про побічні реакції надходили протягом 12 місяців після іонотерапії та до 1 місяця після підтримуючої терапії ритуксімабом. Інфекційні та паразитарні захворювання: дуже часто – бактеріальні та вірусні інфекції; часто - інфекції дихальних шляхів, пневмонія, сепсис, оперізуючий герпес, інфекції, що супроводжуються підвищенням температури, грибкові інфекції, інфекції невідомої етіології. Порушення з боку крові та лімфатичної системи: дуже часто – лейкопенія, нейтропенія; часто – тромбоцитопенія, анемія; нечасто – лімфоаденопатія, порушення згортання крові, транзиторна парціальна апластична анемія, гемолітична анемія. Порушення з боку дихальної системи, органів грудної клітки та середостіння: часто – риніт, бропхоспазм, кашель, респіраторні захворювання, задишка, біль у грудній клітці; нечасто – гіпоксія, порушення функції легень, облітеруючий бронхіоліт, бронхіальна астма. Порушення з боку імунної системи: дуже часто – ангіоневротичний набряк; часто - реакції гіперчутливості. Порушення з боку обміну речовин та харчування: часто – гіперглікемія, зниження ваги, периферичні набряки, набряки обличчя, підвищення активності ЛДГ, гіпокальціємія. Загальні розлади та порушення у місці введення: дуже часто – головний біль, лихоманка, озноб, астенія; часто - біль у вогнищах пухлини, грипоподібний синдром, припливи, слабкість; нечасто - біль у місці ін'єкції. Порушення з боку шлунково-кишкового тракту: дуже часто – нудота; часто - блювання, діарея, диспепсія, відсутність апетиту, дисфагія, стоматит, запор, біль у животі, першіння у горлі; нечасто – збільшення живота. Порушення з боку серцево-судинної системи: часто – зниження артеріального тиску, підвищення артеріального тиску, ортостатична гіпотензія, тахікардія, аритмія, мерехтіння передсердь*, кардіальна патологія*; нечасто – лівошлуночкова серцева недостатність*, шлуночкова та надшлуночкова тахікардія*, брадикардія, ішемія міокарда*, стенокардія*. Порушення з боку нервової системи: часто – запаморочення, парестезії, гіпестезії, порушення сну, відчуття тривоги, збудження, вазодилатаія; нечасто – збочення смаку. Порушення психіки: нечасто – нервозність, депресія. Порушення з боку скелетно-м'язової та сполучної тканини: часто – міалгія, артралгія, м'язовий гіпертонус, біль у спині, біль у ділянці шиї, біль. Порушення з боку шкіри та підшкірних тканин: дуже часто – свербіж, висипання; часто – кропив'янка, підвищене потовиділення вночі, пітливість, алопеція*. Порушення з боку органу зору: часто – порушення сльозовиділення, кон'юнктивіт. Порушення з боку органу слуху та лабіринтні порушення: часто – біль та шум у вухах. Лабораторні та інструментальні дані: дуже часто – зниження рівня імуноглобулінів класу G (IgG). * - частота вказана лише для побічних реакцій ≥3 ступеня тяжкості відповідно до критеріїв токсичності Національного інституту раку (NCI-CTC). Ритуксимаб у комбінації з хіміотерапією (R-CHOP, R-CVP, R-FC) при неходжкінській лімфомі та хронічному лімфолейкозі Нижче наведені важкі побічні реакції додатково до тих, які спостерігалися при монотерапії/підтримуючої терапії та/або такі, що зустрічаються з вищою частотою. Інфекційні та паразитарні захворювання: дуже часто – бронхіт; часто - гострий бронхіт, синусит, гепатит В * (загострення та первинна інфекція). Порушення з боку крові та лімфатичної системи: дуже часто – нейтропенія**, фебрильна нейтропенія, тромбоцитопенія; часто - панцитопенія, гранулоцитопенія. Порушення з боку шкіри та підшкірних тканин: дуже часто – алопеція; часто – шкірні захворювання. Загальні розлади та порушення в місці введення: часто – стомлюваність, озноб. * - частота вказана на підставі спостережень при терапії рецидивуючого/хіміостійкого хронічного лімфолейкозу за схемою R-FC. ** - тривала та/або відстрочена нейтропенія спостерігалася після завершення терапії за схемою R-FC у раніше нелікованих пацієнтів або у пацієнтів з рецидивним/хіміостійким хронічним лімфолейкозом. Нижче наведені небажані явища, що зустрічалися при терапії ритуксимабом з однаковою частотою (або рідше), у порівнянні з контрольною групою: гематотоксичність, нейтропенічні інфекції, інфекції сечовивідних шляхів, септичний шок, суперінфекції легень, інфекція імплантатів, селізокетія легень, серцева недостатність, порушення чутливості, венозний тромбоз, у т.ч. тромбоз глибоких вен кінцівок, мукозит, набряк нижніх кінцівок, зниження фракції викиду лівого шлуночка, підвищення температури, погіршення загального самопочуття, бактеріємія, поліорганна недостатність, декомпенсація цукрового діабету. Профіль безпеки ритуксимабу у комбінації з хіміотерапією за схемами МСР, CHVP-IFN не відрізняється від такого при комбінації препарату з CVP, СHОР або FC у відповідних популяціях. Інфузійні реакції Монотерапія ритуксімабом (протягом 4 тижнів) Більш ніж у 50% пацієнтів спостерігалися явища, що нагадують інфузійні реакції, найчастіше – при перших інфузіях. Інфузійні реакції включають озноб, тремтіння, слабкість, задишку, нудоту, висипання, припливи, зниження артеріального тиску, лихоманку, свербіж, кропивницю, відчуття подразнення язика або набряк гортані (ангіоневротичний набряк), риніт, блювоту, біль у голові Бронхоспазму. Повідомлялося про розвиток ознак синдрому лізису пухлини. Ритуксимаб у комбінації з хіміотерапією за наступними схемами: K-CVP при неходжкінській лімфомі; R-CHOP при дифузній В-крупноклітинній неходжкінській лнмфомі: R-FC при хронічному лімфолейкозі Інфузійні реакції 3 та 4 ступеня тяжкості під час інфузії або протягом 24 годин після інфузії ритуксимабу відзначалися під час першого циклу хіміотерапії у 12% хворих. Частота інфузійних реакцій зменшувалася з кожним наступним циклом і до 8-го циклу хіміотерапії частота інфузійних реакцій зменшилася до 1%. Інфузійні реакції додатково до зазначених вище (при монотерапії ритуксимабом) включали: диспепсію, висипання, підвищення артеріального тиску, тахікардію, ознаки синдрому лізису пухлини, в окремих випадках - інфаркт міокарда, фібриляцію передсердь, набряк легенів та гостру оборотну тромбо. Інфекції Монотерапія ритуксімабом (протягом 4 тижнів) Ритуксимаб викликає виснаження пулу В-клітин у 70-80% хворих та зниження концентрації імуноглобулінів у сироватці у невеликої кількості пацієнтів. Бактеріальні, вірусні, грибкові інфекції та інфекції без уточненої етіології (вага незалежно від причини) розвиваються у 30,3% пацієнтів. Тяжкі інфекції (3 та 4 ступеня тяжкості), включаючи сепсис, відзначені у 3,9% пацієнтів. Підтримуюча терапія (неходжкінська лімфома) до 2 років При терапії ритуксимабом спостерігалося збільшення загальної частоти інфекцій, зокрема інфекцій 3-4 ступеня тяжкості. Не спостерігалося збільшення випадків інфекційних ускладнень при підтримувальній терапії тривалістю 2 роки. Зареєстровані випадки прогресуючої багатоосередкової лейкоенцефалопатії (PML) з фатальним результатом у пацієнтів з неходжкінською лімфомою після прогресування захворювання та повторного лікування. Ритуксимаб у комбінації з хіміотерапією за такими схемами: R-CVP при неходжкнській лнмфоме; R-CHOP при дифузній В-крупноклітинній неходжкінській лімфомі; R-FC при хронічному лімфолейкозі При терапії ритуксимабом за схемою R-CVP не спостерігалося збільшення частоти інфекцій чи інвазій. Найчастішими були інфекції верхніх дихальних шляхів (12,3% групи R-CVP). Серйозні інфекції спостерігалися у 43% пацієнтів, які отримували хіміотерапію за схемою R-CVP; загрозливі для життя інфекції не зареєстровані. Частка хворих на інфекції 2-4 ступеня тяжкості та/або фебрильної нейтропенією в групі R-СНОР склала 55.4%. Сумарна частота інфекцій 2-4 ступеня тяжкості групи R-CНОР становила 45,5%. Частота грибкової інфекції 2-4 ступеня тяжкості у групі R-CНOP була вищою, ніж у групі CHOP, за рахунок вищої частоти локальних кандидозів і склала 4,5%. Частота герпетичної інфекції 2-4 ступеня тяжкості була вищою у групі R-CHOP, ніж у групі CHOP і склала 4,5%. У пацієнтів з хронічним лімфолейкозом частота гепатиту В (загострення та первинна інфекція) 3-4 ступеня тяжкості у групі R-FC становила 2%. З боку системи крові Монотерапія ритуксімабом (протягом 4 тижнів) Тяжка тромбоцитопенія (3 та 4 ступінь тяжкості) відзначена у 1,7% хворих, тяжка нейтропенія – у 4,2% хворих та анемія тяжкого ступеня тяжкості (3 та 4 ступінь тяжкості) – у 1,1% хворих. Підтримуюча терапія (неходжкінська лімфома) до 2 років Лейкопенія (3 та 4 ступеня тяжкості) спостерігалася у 5% хворих, а нейтропенія (3 та 4 ступеня тяжкості) – у 10% пацієнтів, які отримували ритуксімаб. Частота виникнення тромбоцитопенії (3-4 ступенів тяжкості) була низькою і склала Приблизно 50% пацієнтів, щодо яких були дані щодо відновлення числа В-клітин, після завершення індукційної терапії ритуксімабом знадобилося 12 і більше місяців для відновлення числа В-клітин до нормального рівня. Ритуксимаб у комбінації з хіміотерапією за такими схемами: R-CVP при неходжкнській лімфомі; R-CHOP при дифузній В-крупноклітинній неходжкінській лімфомі; R-FC при хронічному лімфолейкозі Тяжка нейтропенія та лейкопенія: у пацієнтів, які отримували ритуксімаб у комбінації з хіміотерапією, лейкопенія 3 та 4 ступеня тяжкості відзначалися частіше у порівнянні з пацієнтами, які отримували лише хіміотерапію. Частота важкої лейкопенії склала 88% у пацієнтів, які отримували R-CНOP, та 23% у пацієнтів, які отримували R-FC. Частота важкої нейтропенії склала 24% у групі R-CVP, 97% у групі R-CHOP та 30% у групі R-FC при раніше нелікованому хронічному лімфолейкозі. Більш висока частота нейтропенії у пацієнтів, які отримували ритуксімаб та хіміотерапію, не була асоційована з підвищенням частоти інфекцій та інвазій порівняно з пацієнтами, які отримували лише хіміотерапію.У пацієнтів з рецидивуючим або хіміостійким хронічним лімфолейкозом після проведення терапії за схемою R-FC в окремих випадках пейтропенія характеризувалася тривалим перебігом та пізнішими термінами маніфестації. Тяжка анемія і тромбоцитопенія (3 і 4 ступеня тяжкості): значної різниці в частоті анемії 3 та 4 ступеня тяжкості в групах не було. У групі R-FC при першій лінії терапії хронічного лімфолейкозу анемія 3 та 4 ступеня тяжкості зустрічалася у 4% пацієнтів, тромбоцитопенія 3 та 4 ступеня тяжкості – у 7% пацієнтів. У групі R-FC при рецидивному або хронічному лімфолейкозі анемія 3 та 4 ступеня тяжкості зустрічалася у 12% пацієнтів, тромбоцитопенія 3 та 4 ступеня тяжкості – у 11% пацієнтів. З боку серцево-судинної системи Монотерапія ритуксімабом (протягом 4 тижнів) Побічні ефекти з боку серцево-судинної системи відмічені у 18,8%. Найчастіше зустрічаються артеріальне підвищення та зниження артеріального тиску. У поодиноких випадках спостерігалося порушення серцевого ритму 3 та 4 ступеня тяжкості (включаючи шлуночкову та суправентрикулярну тахікардію) та стенокардія. Підтримуюча терапія (неходжкінська лімфома) до 2 років Частота серцево-судинних порушень 3 і 4 ступеня тяжкості була подібною у хворих, які отримували ритуксімаб, і не отримували його. Серйозні серцево-судинні порушення виникали у менше 1% хворих, які не отримували ритуксімаб, і у 3% хворих, які отримували препарат (миготлива аритмія у 1%, інфаркт міокарда у 1%, лівошлуночкова недостатність у Ритуксимаб та комбінації з хіміотерапією за такими схемами: R-CVP при неходжкінській лімфомі; R-СНОР при дифузній В-крупноклітинній неходжкінській лімфомі; R-FC при хронічному лімфолейкозі Частота порушень серцевого ритму 3 та 4 ступеня тяжкості, головним чином суправентрикулярних аритмій (тахікардія, тріпотіння та мерехтіння передсердь), у групі R-CHOP була вищою і склала 6,9%. Всі аритмії розвивалися або у зв'язку з інфузією ритуксимабу, або були пов'язані з такими станами, як лихоманка, інфекція, гострий інфаркт міокарда або супутніми захворюваннями дихальної та серцево-судинної систем. Групи R-CHOP та CHOP не відрізнялися між собою за частотою інших кардіологічних небажаних явищ 3 та 4 ступеня тяжкості, включаючи серцеву недостатність, захворювання міокарда та маніфестацію ішемічної хвороби серця. Загальна частота серцево-судинних порушень 3 та 4 ступеня тяжкості була низькою як при першій лінії терапії хронічного лімфолейкозу (4% у групі R-FC), так і при терапії рецидивуючого/хіміостійкого хронічного лімфолейкозу (4% у групі R-FC). Нервова система Ритуксимаб у комбінації з хіміотерапією за такими схемами: R-CVP при неходжкінській лімфомі; R-CНOP при дифузній В-крупноклітинній неходжкінській лімфомі; R-FC при хронічному лімфолейкозі У хворих (2%) із групи R-CHOP із серцево-судинними факторами ризику розвинулися тромбоемболічні порушення мозкового кровообігу під час першого циклу терапії, на відміну від пацієнтів у групі CHOP, у яких порушення мозкового кровообігу розвинулися у період спостереження без лікування. Різниця між групами у частоті інших тромбоемболії була відсутня. Загальна частота неврологічних порушень 3 та 4 ступеня тяжкості була низькою як при першій лінії терапії хронічного лімфолейкозу (4% у групі R-FC), так і при терапії рецидивуючого/хіміостійкого хронічного лімфолейкозу (3% у групі R-FC). Концентрація IgG Підтримуюча терапія (неходжкінська лімфома) до 2 років Після індукційної терапії концентрація IgG була нижчою за нижню межу норми ( Особливі категорії хворих Монотерапія ритуксімабом (протягом 4 тижнів) Літній вік (≥65 років): частота та ступінь тяжкості всіх небажаних реакцій та небажаних реакцій 3 та 4 ступеня тяжкості не відрізняється від такої у молодших пацієнтів. Комбінована терапія Літній вік (від 65 років і старше): при першій лінії терапії, а також при терапії рецидивуругощого/хіміостійкого хронічного лімфолсйкозу частота побічних ефектів 3 і 4 ступеня тяжкості з боку системи крові та лімфатичної системи була вищою порівняно з молодшими пацієнтами. Високе пухлинне навантаження (діаметр одиночних вогнищ більше 10 см): підвищена частота небажаних реакцій 3 та 4 ступеня тяжкості. Повторна терапія: частота та рівень тяжкості небажаних реакцій не відрізняється від таких при проведенні початкової терапії. Відомості про постреєстраційне застосування ритуксимабу при неходжкінській лімфомі та хронічному лімфолейкозі З боку серцево-судинної системи: тяжкі серцево-судинні явища, асоційовані з інфузійними реакціями, такі як серцева недостатність та інфаркт міокарда в основному у пацієнтів із серцево-судинними захворюваннями в анамнезі та/або одержують цитотоксичну хіміотерапію; дуже рідко – васкуліт, переважно шкірний (лейкоцитокластичний). З боку органів дихання: дихальна недостатність та легеневі інфільтрати, зумовлені інфузійними реакціями; крім небажаних явищ з боку легень, зумовлених інфузійними реакціями, спостерігалася інтерстиціальна хвороба легень, часом з фатальним результатом. З боку кровоносної та лімфатичної системи: оборотна гостра тромбоцитопенія, асоційована з інфузійними реакціями. З боку шкіри та її придатків: рідко – важкі бульозні реакції, токсичний епідермальний некроліз та синдром Стівенса-Джонсона, у ряді випадків із летальним результатом. З боку нервової системи: рідко – невропатія черепно-мозкових нервів у поєднанні з периферичною невропатією або без неї (виражене зниження гостроти зору, слуху, ураження інших органів чуття, парез лицьового нерва) у різні періоди терапії аж до декількох місяців після завершення курсу лікування ритуксімабом. . У хворих, які отримали лікування ритуксимабом, спостерігалися випадки оборотної енцефалопатії з ураженням задніх відділів головного мозку (PRES)/синдрому оборотної лейкоенцефалопатії з ураженням задніх відділів головного мозку (PRLS). Симптоматика включала порушення зору, головний біль, судоми та психічні порушення, що супроводжуються чи ні підвищенням артеріального тиску. Підтвердити діагноз PRES/PRLS можна за допомогою методів візуалізації мозку. В описаних випадках хворі мали фактори ризику розвитку PRES/PRLS,такі як основне захворювання, підвищення артеріального тиску, імуносупресивна терапія та/або хіміотерапія. З боку організму в цілому, реакції в місці введення: рідко – сироваткова хвороба. Інфекції: реактивація вірусного гепатиту В (у більшості випадків при комбінації ритуксимабу та цитотоксичної хіміотерапії); а також інші тяжкі вірусні інфекції (первинна інфекція, реактивація вірусу або загострення), деякі з яких супроводжувалися летальним кінцем, спричинені цитомегаловірусом, Varicella zoster, Herpes simplex, поліомавірусом JC(PML), вірусом гепатиту С. При призначенні ритуксимабу за показаннями, не передбаченими інструкцією з медичного застосування, у пацієнтів із раніше діагностованою саркомою Капоші спостерігалося прогресування саркоми (більшість пацієнтів були ВІЛ-позитивними). З боку шлунково-кишкового тракту: перфорація шлунка та/або кишечника (можливо з летальним результатом) при комбінації ритуксимабу з хіміотерапією при неходжкінській лімфомі. З боку системи крові та лімфатичної системи: рідко – нейтропенія, що виникала через 4 тижні після останнього введення ритуксимабу; тимчасове підвищення рівня IgM у пацієнтів з макроглобулінемією Вальденстрему з подальшим поверненням до його вихідного значення через 4 місяці.Спосіб застосування та дозиНеходжкінська лімфома низького ступеня злоякісності або фолікулярна Перед кожною інфузією препарату Ацеллбія необхідно проводити премедикацію (анальгетик/антипіретик, наприклад, парацетамол; антигістамінний препарат, наприклад, дифенгідрамін). Якщо Ацеллбія не застосовується у комбінації з хіміотерапією, що містить глюкокортикостероїди, то до складу премедикації також входять глюкокортикостероїди. Початкова терапія: монотерапія у дорослих хворих: 375 мг/м2 1 раз на тиждень протягом 4 тижнів; у комбінації з хіміотерапією за будь-якою схемою: 375 мг/м2 у перший день циклу хіміотерапії після внутрішньовенного введення глюкокортикостероїду як компонент терапії, протягом: 8 циклів (цикл: 21 день) при схемі R-CVP (ритуксімаб, циклофосфамід. вінкрістин, преднізолон); 8 циклів (цикл: 28 днів) при схемі R-MCP (ритуксімаб, мітоксантрон, хлорамбуцил, преднізолон); 8 циклів (цикл: 21 день) при схемі R-CHOP (ритуксімаб, циклофосфамід, доксорубіцин, вінкрістин, преднізолон); у разі досягнення повної ремісії після 4 цикли можна обмежитися 6 циклами; 6 циклів (цикл: 21 день) при схемі R-CHVP-Interferon (ритуксімаб, циклофосфамід, доксорубіцин, теніпозид, прсднізолон + інтерферон). Повторне застосування у разі рецидиву (у пацієнтів, які відповіли на перший курс терапії): 375 мг/м2 1 раз на тиждень протягом 4 тижнів. Підтримуюча терапія (після відповіді на індукційну терапію): У раніше нелікованих пацієнтів: 375 мг/м2 1 раз на 2 місяці, не більше 2 років (12 інфузій). При появі ознак прогресування захворювання на терапію ритуксимабом слід припинити; При рецидивуючій або хіміостійкій лімфомі: 375 мг/м2 1 раз на 3 місяці, не більше 2 років. При появі ознак прогресування захворювання на терапію препаратом Ацеллбія слід припинити. Дифузна В-великоклітинна неходжкінська лімфома Перед кожною інфузією препарату Ацеллбія необхідно проводити премедикацію (анальгетик/антипіретик, наприклад, парацетамол; антигістамінний препарат, наприклад, дифенгідрамін). Якщо Ацеллбія не застосовується у комбінації з хіміотерапією, що містить глюкокортикостероїди, то до складу премедикації також входять глюкокортикостероїди. У комбінації з хіміотерапією за схемою CHOP: 375 мг/м2 першого дня кожного циклу хіміотерапії після внутрішньовенного введення глюкокортикостероїду, 8 циклів. Інші компоненти схеми CHOP (циклофосфамід, доксорубіцин та вінкрістин) вводять після введення препарату Ацеллбію. Хронічний лімфолейкоз Перед кожною інфузією препарату Ацеллбія необхідно проводити премедикацію (анальгетик/антипіретик, наприклад, парацетамол; антигістамінний препарат, наприклад, дифенгідрамін). Якщо ритуксимаб не застосовується у комбінації з хіміотерапією, що містить глюкокортикостероїди, то до складу премедикації також входять глюкокортикостероїди. У комбінації з хіміотерапією (у пацієнтів, які раніше не отримували стандартну терапію, і при рецидивному/хіміостійкому лімфолейкозі): 375 мг/м2 у перший день першого циклу, потім 500 мг/м2 у перший день кожного наступного циклу, 6 циклів. Хіміотерапію проводять після введення Ацеллбію. Для зниження ризику виникнення синдрому лізису пухлини рекомендується профілактичне забезпечення адекватної гідратації та запровадження урикостатиків за 48 годин до початку терапії. У пацієнтів з хронічним лімфолейкозом і рівнем лімфоцитів > 25×109/л рекомендується внутрішньовенне введення преднізону/преднізолону в дозі 100 мг за 1 годину до інфузій ритуксимабу для зниження частоти і тяжкості гострих інфузіонпих реакцій. Дозування в особливих випадках Літній вік У пацієнтів старше 65 років корекція дози не потрібна.Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему
4 329,00 грн
663,00 грн
Склад, форма випуску та упаковкаРозчин - 1 фл. активна речовина: бевацизумаб - 100 мг (концентрація у флаконі 100 мг/4 мл)/400 мг (концентрація у флаконі 400 мг/16 мл); допоміжні речовини: α,α-трегалози дигідрат - 240.0/960.0 мг, натрію дигідрофосфату моногідрат - 23.2/92.8 мг, натрію гідрофосфат безводний - 4.8/19.2 мг, полісорбат 20 - 1.6/6 . Концентрат для приготування розчину для інфузій 100 мг/4 мл та 400 мг/16 мл. По 100 мг/4 мл або 400 мг/16 мл препарату у скляний флакон (скло гідролітичного класу I ЕФ), закупорений пробкою з бутилкаучуку, ламінованого фторполімером, обжатий алюмінієвим ковпачком і закритий пластмасовою кришкою. 1 флакон разом з інструкцією із застосування поміщають у картонну пачку. Упаковка на ЗАТ "ОРТАТ": 1 флакон з препаратом поміщають у пластиковий або картонний піддон, який разом з інструкцією із застосування поміщають у пачку з картону для споживчої тари підгруп хром-ерзац за ГОСТ 7933-89 або імпортного. З метою контролю першого розкриття на пачку наклеюють самоклеючі стікери з логотипом ЗАТ "ОРТАТ".Опис лікарської формиПрозора або опалесцентна рідина, безбарвна або світло-коричневого кольору.Фармакотерапевтична групаПротипухлинний засіб, антитіла моноклональні.ФармакокінетикаВивчалася фармакокінетика препарату Авастин після внутрішньовенного введення (в/в) у різних дозах (0.1-10 мг/кг щотижня; 3-20 мг/кг кожні 2 або 3 тижні; 5 мг/кг кожні 2 тижні або 15 мг/кг кожні 3 тижні) у пацієнтів із різними солідними пухлинами. Фармакокінетика бевацизумабу, як і інших антитіл, описується двокамерною моделлю. Розподіл препарату Авастин® характеризується низьким кліренсом, низьким об'ємом розподілу в центральній камері (Vc) та тривалим періодом напіввиведення, що дозволяє досягти підтримки необхідної терапевтичної концентрації препарату у плазмі при введенні 1 раз на 2-3 тижні. Кліренс бевацизумабу не залежить від віку пацієнта. Кліренс бевацизумабу на 30% вище у пацієнтів з низьким рівнем альбуміну та на 7% вище у пацієнтів з великою пухлинною масою порівняно з пацієнтами із середніми значеннями альбуміну та пухлинної маси. Розподіл Vc становить 2.73 л та 3.28 л у жінок та чоловіків, відповідно, що відповідає обсягу розподілу імуноглобулінів класу G (IgG) та інших моноклональних антитіл. Об'єм розподілу в периферичній камері (Vp) становить 1.69 л і 2.35 л у жінок і чоловіків відповідно при призначенні бевацизумабу з іншими протипухлинними препаратами. Після корекції дози з урахуванням маси тіла чоловіки Vc на 20% більше, ніж жінок. Метаболізм Після одноразового внутрішньовенного введення 125I-бевацизумабу його метаболічні характеристики аналогічні характеристикам природної молекули IgG, яка не зв'язується з VEGF. Метаболізм та виведення бевацизумабу відповідає метаболізму та виведенню ендогенного IgG, тобто. в основному здійснюється шляхом протеолітичного катаболізму у всіх клітинах організму, включаючи ендотеліальні клітини, а не через нирки та печінку. Зв'язування IgG з неонатальними рецепторами до кристалізуючого фрагменту IgG (FcRn-рецепторами) захищає його від клітинного метаболізму та забезпечує тривалий період напіввиведення. Виведення Фармакокінетика бевацизумабу у діапазоні доз від 1.5 до 10 мг/кг на тиждень має лінійний характер. Кліренс бевацизумабу становить 0.188 л/добу у жінок та 0.220 л/добу у чоловіків. Після корекції дози з урахуванням маси тіла у чоловіків кліренс бевацизумабу на 17% більший, ніж у жінок. Відповідно до двокамерної моделі період напіввиведення для жінок становить 18 днів, а для чоловіків – 20 днів. Фармакокінетика у спеціальних груп пацієнтів Пацієнти похилого віку (старше 65 років) Не виявлено значної різниці фармакокінетики бевацизумабу залежно від віку. Діти та підлітки Є обмежені дані фармакокінетики бевацизумабу у дітей та підлітків. Наявні дані свідчать про відсутність різниці між обсягом розподілу та кліренсом бевацизумабу у дітей, підлітків та дорослих пацієнтів із солідними пухлинами. Пацієнти з нирковою недостатністю Безпека та ефективність бевацизумабу у пацієнтів із нирковою недостатністю не вивчалася, т.к. нирки не є основними органами метаболізму та виведення бевацизумабу. Пацієнти з печінковою недостатністю Безпека та ефективність бевацизумабу у пацієнтів із печінковою недостатністю не вивчалася, т.к. печінка не є основним органом метаболізму та виведення бевацизумабу.ФармакодинамікаПрепарат Авастин® (бевацизумаб) – гуманізоване рекомбінантне гіперхімерне моноклональне антитіло, яке селективно зв'язується з біологічно активним фактором росту ендотелію судин (vascular endothelial growth factor – VEGF) та нейтралізує його. Препарат Авастин інгібує зв'язування фактора росту ендотелію судин з його рецепторами 1 і 2 типу (Flt-1, KDR) на поверхні ендотеліальних клітин, що призводить до зниження васкуляризації та пригнічення росту пухлини. Бевацизумаб містить повністю людські каркасні ділянки з визначальними комплементарними ділянками гіперхимерного антитіла миші, що зв'язуються з VEGF. Бевацизумаб отримують за технологією рекомбінантної дезоксирибонуклеїнової кислоти (ДНК) в системі експресії, представленої клітинами яєчників китайського хом'ячка. Бевацизумаб складається з 214 амінокислот і має молекулярну вагу близько 149 000 дальтон. Введення бевацизумабу призводить до пригнічення метастатичного прогресування захворювання та зниження мікросудинної проникності при різних пухлинах людини, включаючи рак ободової кишки, молочної залози, підшлункової залози та передміхурової залози. Доклінічні дані щодо безпеки Канцерогенний та мутагенний потенціал препарату Авастин не вивчався. При введенні тваринам препарату Авастин® спостерігалася ембріотоксична та тератогенна дія. У тварин, що активно ростуть, з відкритими зонами росту застосування препарату Авастин® асоціювалося з дисплазією хрящової пластини.ІнструкціяПеред застосуванням розчин необхідно оглянути на предмет механічних включень та зміни кольору. Препарат Авастин не містить протимікробного консерванту, тому необхідно забезпечувати стерильність приготовленого розчину та використовувати його негайно. Якщо препарат не використовується одразу, то час та умови зберігання приготовленого розчину є відповідальністю користувача. Зберігати приготований розчин можна не більше 24 годин при температурі від +2°С до +8°С, якщо розведення проводять у контрольованих та валідованих асептичних умовах. Хімічна та фізична стабільність приготованого розчину зберігаються протягом 48 годин при температурі від +2°С до +30°С у 0.9% розчині натрію хлориду. Невикористаний препарат, що залишився у флаконі, знищують, оскільки він не містить консервантів.Показання до застосуванняМетастатичний колоректальний рак: у комбінації з хіміотерапією на основі похідних фторпіримідину. Місцевий рецидивний або метастатичний рак молочної залози: як перша лінія терапії в комбінації з паклітакселом. Поширений неоперабельний, метастатичний або рецидивуючий неплоскоклітинний рак легені: як перша лінія терапії додатково до хіміотерапії на основі препаратів платини. Поширений та/або метастатичний нирково-клітинний рак: як перша лінія терапії в комбінації з інтерфероном альфа-2а. Гліобластома (гліома IV ступеня злоякісності за класифікацією Всесвітньої організації охорони здоров'я (ВООЗ)): у комбінації з променевою терапією та темозоломідом у пацієнтів із вперше діагностованою гліобластомою; у монотерапії або у комбінації з іринотеканом при рецидиві гліобластоми або прогресуванні захворювання. Епітеліальний рак яєчника, маткової труби та первинний рак очеревини: як перша лінія терапії в комбінації з карбоплатином і паклітакселом при поширеному (ШВ, ШС та IV стадії за класифікацією Міжнародної федерації акушерів-гінекологів (FIGO)) епітеліальному раку яєчника, маткової труби та первинному раку очеревини; у комбінації з карбоплатином і гемцитабіном при рецидивному, чутливому до препаратів платини епітеліальному раку яєчника, маткової труби та первинному раку очеревини у пацієнтів, які раніше не отримували терапію бевацизумабом або іншими інгібіторами VEGF; у комбінації з паклітакселом, або топотеканом, або пегільованим ліпосомальним доксорубіцином при рецидивному, резистентному до препаратів платини епітеліальному раку яєчника, маткової труби та первинному раку очеревини у пацієнтів, які отримали раніше не більше двох режимів.Протипоказання до застосуванняПідвищена чутливість до бевацизумабу або до будь-якого іншого компонента препарату, препаратів на основі клітин яєчників китайського хом'ячка або інших рекомбінантних людських або наближених до людських антитіл. Вагітність та період годування груддю. Дитячий вік до 18 років, ниркова та печінкова недостатність (ефективність та безпека застосування не встановлені). З обережністю: При артеріальній тромбоемболії в анамнезі; цукровий діабет; старше 65 років; уродженому геморагічному діатезі та набутій коагулопатії; при прийомі антикоагулянтів на лікування тромбоемболії до початку терапії препаратом Авастин®; клінічно значущому серцево-судинному захворюванні (ішемічна хвороба серця або хронічна серцева недостатність в анамнезі); артеріальної гіпертензії; венозної тромбоемболії; загоєнні ран; кровотечі/кровохаркання; шлунково-кишкової перфорації в анамнезі; синдром задньої оборотної енцефалопатії; нейтропенії; протеїнурії.Побічна діяНайбільш серйозні побічні дії: перфорації шлунково-кишкового тракту, крововиливи, включаючи легеневі кровотечі/кровохаркання (найчастіше зустрічаються у пацієнтів з недрібноклітинним раком легені), артеріальна тромбоемболія. У пацієнтів, які отримували препарат Авастин®, найчастіше спостерігалися підвищення артеріального тиску, слабкість або астенія, діарея та біль у животі. Підвищення артеріального тиску та розвиток протеїнурії, ймовірно, має дозозалежний характер. Нижче представлені побічні реакції всіх ступенів тяжкості за класифікацією Національного інституту раку (NCI-CTC), що зустрічалися у пацієнтів, які отримували препарат Авастин у комбінації з різними хіміотерапевтичними режимами за всіма показаннями. Для опису частоти побічних реакцій використовуються такі категорії: дуже часто (>10%), часто (>1% -0.1% -0.01% - Небажані реакції віднесені до певної категорії відповідно до найбільшої частоти виникнення. У межах однієї категорії частоти небажані реакції представлені порядку зниження серйозності. Деякі з перелічених небажаних реакцій часто спостерігаються при хіміотерапії (наприклад, долонопідошовний синдром при терапії капецитабіном та периферична сенсорна нейропатія при терапії паклітакселом або оксаліплатином); однак не можна виключити обтяження стану при терапії препаратом Авастін®. При застосуванні препарату Авастин у комбінації з пегільованим ліпосомальним доксорубіцином можливе підвищення ризику розвитку долоннопідошовного синдрому. З боку системи кровотворення: дуже часто – фебрильна нейтропенія, лейкопенія, нейтропенія, тромбоцитопенія; часто – анемія. З боку нервової системи: дуже часто – периферична сенсорна нейропатія, дисгевзія, головний біль, дизартрія; часто – інсульт, синкопе, сонливість. З боку органу зору: дуже часто – порушення зору, підвищена сльозотеча. З боку серцево-судинної системи: дуже часто – підвищення артеріального тиску; часто - хронічна серцева недостатність, суправентрикулярна тахікардія, артеріальна тромбоемболія, тромбоз глибоких вен, кровотеча, у тому числі легенева, внутрішньочерепна, з боку слизової оболонки та шкіри, ШКТ та з пухлини. З боку органів дихання: дуже часто – задишка, носова кровотеча, риніт; часто – тромбоемболія легеневої артерії (ТЕЛА), гіпоксія. З боку шлунково-кишкового тракту: дуже часто – анорексія, діарея, нудота, блювання, запор, стоматит, ректальна кровотеча; часто - перфорація шлунково-кишкового тракту, непрохідність кишечника, зокрема обтураційна, біль у животі, гастроінтестинальні розлади. З боку репродуктивної системи: дуже часто - недостатність функції яєчників (аменорея тривалістю 3 міс. і більше (концентрація фолікулостимулюючого гормону (ФСГ)>30мМЕ/мл при негативному тесті на вагітність з визначенням бета хоріонічного гонадотропіну людини ((3-ХГЛ)) . З боку шкіри та підшкірно-жирової клітковини: дуже часто – ексфоліативний дерматит, сухість шкіри, зміна кольору шкіри; часто – долонно-підошовний синдром. З боку кістково-м'язової системи: дуже часто – артралгія; часто – м'язова слабкість, міалгія. З боку сечовидільної системи: дуже часто – протеїнурія; часто - інфекція сечовивідних шляхів. Місцеві реакції: дуже часто – біль, у тому числі у місці введення препарату. Інші: дуже часто – астенія, підвищена втома, пірексія, запалення слизових оболонок різної локалізації; часто – летаргія, загальмованість, сепсис, абсцес, приєднання вторинних інфекцій, дегідратація. Порушення лабораторних показників: гіперглікемія, гіпокаліємія, гіпонатріємія, збільшення протромбінового часу, збільшення міжнародного нормалізованого відношення (МНО). Постмаркетингове спостереження. З боку нервової системи: гіпертензивна енцефалопатія (дуже рідко); синдром задньої оборотної енцефалопатії (рідко). З боку серцево-судинної системи: тромботична мікроангіопатія нирок, що клінічно проявляється протеїнурією (частота виникнення невідома). З боку органів дихання: перфорація носової перегородки (частота виникнення невідома), легенева гіпертензія (частота виникнення невідома), дисфонія (часто). З боку шлунково-кишкового тракту: гастроінтестинальна виразка (частота виникнення невідома). З боку печінки та жовчовивідних шляхів: перфорація жовчного міхура (частота виникнення невідома). Алергічні та інфузійні реакції: реакції гіперчутливості, інфузійні реакції (частота виникнення невідома); з такими можливими одночасними проявами: задишка/утруднення дихання, "припливи"/почервоніння/висип, зниження або підвищення артеріального тиску, зниження насичення киснем, біль у грудях, озноб і нудота/блювота. З боку кістково-м'язової системи: остеонекроз щелепи (переважно у пацієнтів, які отримували супутню терапію бісфосфонатами або отримували терапію бісфосфонатами раніше). Інші: некротизуючий фасціїт, як правило, на тлі порушення загоєння ран, перфорації шлунково-кишкового тракту або утворення фістули (рідко).Взаємодія з лікарськими засобамиВплив протипухлинних препаратів на фармакокінетику препарату Авастін®. Не було зареєстровано клінічно значущого впливу на фармакокінетику препарату Авастин при спільному з хіміотерапією застосуванні. Не виявлено статистично або клінічно значимих відмінностей кліренсу препарату Авастин® у пацієнтів, які отримували монотерапію, та у пацієнтів, які отримували препарат Авастин® у комбінації з інтерфероном альфа-2а або іншими хіміотерапевтичними препаратами (ІФЛ, ФУ/ЛВ, карбоплатин/паклітаксел, капець або цисплатин/гемцитабін). Вплив препарату Авастин на фармакокінетику інших протипухлинних препаратів. Препарат Авастин® не має значного впливу на фармакокінетику іринотекану та його активного метаболіту (SN38); капецитабіну та його метаболітів, а також оксаліплатину (визначалося за вільним та загальним рівнем платини); інтерферону альфа-2а; цисплатин. Достовірних даних про вплив препарату Авастин на фармакокінетику гемцитабіну немає. Комбінація препарату Авастин і сунітінібу. При застосуванні препарату Авастин® (10 мг/кг один раз на 2 тижні) у комбінації із сунітінібом (50 мг щоденно) у пацієнтів із метастатичним нирково-клітинним раком зареєстровані випадки розвитку мікроангіопатичної гемолітичної анемії (МАГА). МАГА відноситься до підгрупи гемолітичних анемій, яка може виявлятися фрагментацією еритроцитів, анемією та тромбоцитопенією. У деяких пацієнтів додатково спостерігаються неврологічні порушення, підвищення концентрації креатиніну, артеріальна гіпертензія, включаючи гіпертонічний криз. Ці симптоми були оборотні після припинення терапії бевацизумабом та сунітінібом. Променева терапія. При застосуванні препарату Авастин у комбінації з променевою терапією та хіміотерапією (темозоломідом) у пацієнтів з вперше діагностованою гліобластомою профіль безпеки препарату залишається незмінним. Безпека та ефективність препарату Авастин у комбінації з променевою терапією при інших показаннях не встановлена. Препарат Авастин® фармацевтично несумісний із розчинами декстрози.Спосіб застосування та дозиПрепарат Авастин® вводять лише внутрішньовенно; Вводити препарат внутрішньовенно струминно не можна! Препарат Авастин не призначений для інтравітреального введення. Препарат Авастин® фармацевтично несумісний із розчинами декстрози. Необхідну кількість препарату Авастин розводять до необхідного об'єму 0.9% розчином натрію хлориду з дотриманням правил асептики. Концентрація бевацизумабу в приготовленому розчині повинна бути в межах 1.4-16.5 мг/мл. Початкову дозу препарату вводять протягом 90 хвилин у вигляді внутрішньовенної інфузії. Якщо перша інфузія добре переноситься, другу інфузію можна проводити протягом 60 хвилин. Якщо інфузія протягом 60 хвилин добре переноситься, всі наступні інфузії можна проводити протягом 30 хвилин. Не рекомендується знижувати дозу бевацизумабу через небажані явища. У разі необхідності лікування препаратом Авастин слід повністю або тимчасово припинити. Стандартний режим дозування. Метастатичний колоректальний рак. Як перша лінія терапії: 5 мг/кг один раз на 2 тижні або 7.5 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії, тривало. Рекомендується проводити терапію препаратом Авастин до появи ознак прогресування захворювання або до неприйнятної токсичності. Як друга лінія терапії: пацієнти, які раніше отримували терапію препаратом Авастин®, після першого прогресування захворювання можуть продовжити лікування препаратом Авастин® за умови зміни режиму хіміотерапії: при прогресуванні захворювання після терапії першої лінії, що включала препарат Авастин®: 5 мг/кг один раз на 2 тижні або 7.5 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії, тривало; при прогресуванні захворювання після терапії першої лінії, яка не включала препарат Авастин®: 10 мг/кг один раз на 2 тижні або 15 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії, тривало. Місцевий рецидивуючий або метастатичний рак молочної залози (РМЗ) 10 мг/кг один раз на 2 тижні у вигляді внутрішньовенної інфузії, тривало. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авастин слід припинити. Поширений неоперабельний, метастатичний або реієвівірующій неплоскоклітинний недрібноклітинний рак легені. Препарат Авастин® призначається додатково до хіміотерапії на основі препаратів платини (максимальна тривалість хіміотерапії 6 циклів), далі введення препарату Авастин® триває як монотерапія. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авастин слід припинити. Рекомендовані дози: 7.5 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії додатково до хіміотерапії на основі цисплатину; 15 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії додатково до хіміотерапії на основі карбоплатину. Поширений та/або метастатичний нирково-клітинний рак 10 мг/кг один раз на 2 тижні у вигляді внутрішньовенної інфузії тривалий час. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авастин слід припинити. Гліобластома (Гліома IV ступеня злоякісності за класифікацією ВООЗ). При вперше діагностованому захворюванні: 10 мг/кг один раз на 2 тижні у вигляді внутрішньовенної інфузії у комбінації з променевою терапією та темозоломідом протягом 6 тижнів. Після 4-тижневої перерви введення препарату Авастин відновлюють у дозі 10 мг/кг один раз на 2 тижні у комбінації з темозоломідом. Темозоломід призначають 4-тижневими циклами, тривалість терапії темозоломідом – до 6 циклів. Далі введення препарату Авастин ® продовжується у вигляді монотерапії в дозі 15 мг/кг один раз на 3 тижні. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авастин слід припинити. При рецидивному захворюванні: 10 мг/кг один раз на 2 тижні у вигляді внутрішньовенної інфузії, тривало. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авастин слід припинити. Епітеліальний рак яєчника, маткової труби та первинний рак очеревини. Як перша лінія терапії: 15 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії додатково до карбоплатину та паклітакселу (максимальна тривалість хіміотерапії 6 циклів), далі введення препарату Авастин® триває у вигляді монотерапії. Загальна тривалість терапії препаратом Авастін® – 15 місяців. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авастин слід припинити. При рецидивному захворюванні: чутливому до препаратів платини: 15 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії у комбінації з карбоплатином та гемцитабіном (6-10 циклів), далі введення препарату Авастин® продовжується у вигляді монотерапії. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авастин слід припинити. резистентному до препаратів платини: 10 мг/кг один раз на 2 тижні у вигляді внутрішньовенної інфузії в комбінації з одним із наступних препаратів: паклітакселом, топотеканом (при "тижневому" режимі введення топотекану - тобто в 1, 8 та 15-й дні кожні 4 тижні) або пегільованим ліпосомальним доксорубцином або 15 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії у комбінації з топотеканом, що застосовується щодня протягом 5 послідовних днів кожні 3 тижні. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авастин слід припинити. Режим дозування спеціальних груп пацієнтів. Діти та підлітки. Безпека та ефективність бевацизумабу у дітей та підлітків не встановлена. Пацієнти похилого віку (старше 65 років). Корекції дози у пацієнтів старше 65 років не потрібні. Пацієнти з нирковою недостатністю. Безпека та ефективність бевацизумабу у пацієнтів з нирковою недостатністю не вивчалась. Пацієнти із печінковою недостатністю. Безпека та ефективність бевацизумабу у пацієнтів із печінковою недостатністю не вивчалась.ПередозуванняПри призначенні бевацизумабу у максимальній дозі 20 мг/кг кожні 2 тижні внутрішньовенно у кількох пацієнтів відмічено головний біль (мігрень) тяжкого ступеня тяжкості. При передозуванні можливе посилення перелічених вище дозозалежних побічних явищ. Специфічного антидоту немає. Лікування симптоматичне.Запобіжні заходи та особливі вказівкиУ медичній документації хворого слід вказувати торговельну назву препарату (Авастин®). Заміна препарату на будь-який інший біологічний лікарський препарат вимагає узгодження з лікарем. Інформація, представлена в даній інструкції, стосується лише препарату Авастин®. Лікування препаратом Авастин можна проводити тільки під наглядом лікаря, який має досвід застосування протипухлинної терапії. У пацієнтів, які отримують препарат Авастин®, існує підвищений ризик розвитку перфорації шлунково-кишкового тракту (ЖКТ) та жовчного міхура. Спостерігалися тяжкі випадки перфорації шлунково-кишкового тракту, у тому числі і фатальні (у 0.2%-1% усіх пацієнтів, які отримували препарат Авастин®). Клінічна картина перфорацій шлунково-кишкового тракту відрізнялася за тяжкістю і варіювала в залежності від ознак вільного газу при рентгенографії черевної порожнини, які зникали без лікування, до перфорацій з абсцесом черевної порожнини та летальним кінцем. У деяких випадках відбулося вихідне внутрішньоочеревинне запалення в результаті виразкової хвороби шлунка, некрозу пухлини, дивертикуліту або коліту, асоційованого з хіміотерапією. Зв'язок між розвитком внутрішньобрюшинного запалення та перфорацій ШКТ та терапією препаратом Авастин® не встановлений.При розвитку перфорації ШКТ лікування препаратом Авастин слід припинити. При терапії препаратом Авастин® зареєстровані серйозні випадки утворення свищів, включаючи летальні випадки. Свищі ШКТ найчастіше виникали у пацієнтів з метастатичним колоректальним раком та раком яєчника (до 2% пацієнтів), рідше за інших локалізації пухлини. Нечасто (>0.1% - При виникненні трахеоезофагеального нориці або нориці будь-якої локалізації 4 ступеня тяжкості терапію препаратом Авастин® слід відмінити. Існують обмежені відомості про продовження застосування препарату Авастин у пацієнтів зі свищами інших локалізацій. При виникненні внутрішньої нориці, що не проникає в шлунково-кишковий тракт, слід розглянути питання про відміну препарату Авастин®. У пацієнтів, які отримують препарат Авастин®, підвищений ризик виникнення кровотеч, особливо кровотеч пухлини. Препарат Авастин слід відмінити при виникненні кровотечі 3 або 4 ступеня тяжкості за класифікацією NCI-СТС. Загальна частота виникнення кровотеч 3-5 ступеня тяжкості при застосуванні препарату Авастин за всіма показаннями становить 0.4%-6.5%. Найчастіше спостерігалися кровотечі з пухлини або невеликі кровотечі з боку слизової оболонки та шкіри (наприклад, носова кровотеча). Найчастіше спостерігалися носові кровотечі 1 ступеня тяжкості за класифікацією NCI-CTC, що тривали менше 5 хвилин, що вирішилися без медичного втручання та не вимагали зміни дозування препарату Авастин*. Частота невеликих кровотеч із боку слизової оболонки та шкіри залежить від дози препарату.Рідше виникали невелика кровоточивість ясен чи вагінальні кровотечі. Рясні або масивні легеневі кровотечі/кровохаркання спостерігалися переважно при недрібноклітинному раку легені. Прийом протиревматичних/протизапальних препаратів, антикоагулянтів, попередня променева терапія, атеросклероз, центральне розташування пухлини, утворення каверни до або під час лікування є можливими факторами ризику розвитку легеневих кровотеч/ кровохаркання, при цьому тільки для плоскоклітинного раку легені встановлений статистично. Пацієнти, які недавно мали кровотечу/кровохаркання (більше 2.5 мл крові), не повинні отримувати препарат Авастин®.Рясні або масивні легеневі кровотечі/кровохаркання спостерігалися переважно при недрібноклітинному раку легені. Прийом протиревматичних/протизапальних препаратів, антикоагулянтів, попередня променева терапія, атеросклероз, центральне розташування пухлини, утворення каверни до або під час лікування є можливими факторами ризику розвитку легеневих кровотеч/ кровохаркання, при цьому тільки для плоскоклітинного раку легені встановлений статистично. Пацієнти, які недавно мали кровотечу/кровохаркання (більше 2.5 мл крові), не повинні отримувати препарат Авастин®.Рясні або масивні легеневі кровотечі/кровохаркання спостерігалися переважно при недрібноклітинному раку легені. Прийом протиревматичних/протизапальних препаратів, антикоагулянтів, попередня променева терапія, атеросклероз, центральне розташування пухлини, утворення каверни до або під час лікування є можливими факторами ризику розвитку легеневих кровотеч/ кровохаркання, при цьому тільки для плоскоклітинного раку легені встановлений статистично. Пацієнти, які недавно мали кровотечу/кровохаркання (більше 2.5 мл крові), не повинні отримувати препарат Авастин®.утворення каверни до або під час лікування є можливими факторами ризику розвитку легеневих кровотеч/ кровохаркання, при цьому тільки для плоскоклітинного раку легені встановлено статистично достовірний зв'язок з розвитком кровотеч. Пацієнти, які недавно мали кровотечу/кровохаркання (більше 2.5 мл крові), не повинні отримувати препарат Авастин®.утворення каверни до або під час лікування є можливими факторами ризику розвитку легеневих кровотеч/ кровохаркання, при цьому тільки для плоскоклітинного раку легені встановлено статистично достовірний зв'язок з розвитком кровотеч. Пацієнти, які недавно мали кровотечу/кровохаркання (більше 2.5 мл крові), не повинні отримувати препарат Авастин®. У пацієнтів з колоректальним раком можливі кровотечі ШКТ, пов'язані з пухлиною, у тому числі ректальна кровотеча та мелена. Рідко спостерігалися кровотечі, у тому числі внутрішньочерепні крововиливи, у пацієнтів із метастатичним ураженням центральної нервової системи (ЦНС) або з гліобластомою. Необхідно проводити моніторинг симптомів внутрішньочерепних крововиливів, у разі виникнення відмінити терапію препаратом Авастин®. У пацієнтів з вродженим геморагічним діатезом, набутою коагулопатією або отримували повну дозу антикоагулянтів з приводу тромбоемболії, перед призначенням препарату Авастин® слід бути обережним через відсутність інформації про профіль безпеки препарату у таких пацієнтів. Не спостерігалося підвищення частоти розвитку кровотечі 3 ступеня тяжкості та вище у пацієнтів, які отримували препарат Авастин і варфарин. Повідомлялися окремі випадки, а також серії випадків серйозних небажаних явищ з боку органу зору (включно з інфекційним ендофтальмітом та іншими запальними захворюваннями) після незареєстрованого інтравітреального введення препарату Авастин®. Деякі з цих явищ призвели до втрати гостроти зору різного ступеня важкості, включаючи стійку сліпоту. Препарат Авастин не призначений для інтравітреального введення. У пацієнтів, які отримували препарат Авастин, спостерігалася підвищена частота виникнення артеріальної гіпертензії всіх ступенів тяжкості (до 42.1%). За всіма показаннями частота артеріальної гіпертензії 3-4 ступеня тяжкості за класифікацією NCI-CTC становила 0.4%-17.9%; 4 ступеня тяжкості (гіпертонічний криз) спостерігалася у 1% пацієнтів. Клінічні дані безпеки дозволяють припустити, що частота випадків підвищення артеріального тиску (АТ), ймовірно, залежить від дози бевацизумабу. Препарат Авастин може бути призначений тільки хворим з попередньо компенсованою артеріальною гіпертензією з подальшим контролем АТ. Інформація про вплив препарату Авастин у пацієнтів з неконтрольованою артеріальною гіпертензією на момент початку терапії відсутня. У пацієнтів з артеріальною гіпертензією, яка потребує лікарської терапії, рекомендується тимчасово припинити терапію препаратом Авастин до досягнення нормалізації АТ. У більшості випадків нормалізація АТ досягається за допомогою стандартних антигіпертензивних засобів (інгібіторів ангіотензинперетворюючого ферменту (АПФ), діуретиків та блокаторів "повільних" кальцієвих каналів), підібраних індивідуально для кожного хворого. Відміна терапії препаратом Авастин або госпіталізація була потрібна рідко. Дуже рідко спостерігалися випадки гіпертензивної енцефалопатії, деякі з летальним кінцем. Ризик виникнення артеріальної гіпертензії, що асоціюється з терапією препаратом Авастин®, не корелює з вихідними характеристиками хворого, супутнім захворюванням або супутньою терапією. Терапію препаратом Авастин необхідно припинити за відсутності нормалізації АТ, розвитку гіпертонічного кризу або гіпертензивної енцефалопатії. При терапії препаратом Авастин® зареєстровані поодинокі випадки синдрому задньої оборотної енцефалопатії, що проявляється епілептичним нападом, головним болем, психічними порушеннями, порушенням зору, ураженням зорових центрів кори головного мозку, з або без артеріальної гіпертензії та іншими симптомами. Діагноз можна підтвердити за допомогою методів візуалізації головного мозку (переважно, за допомогою магнітно-резонансної томографії (МРТ)). У разі розвитку синдрому задньої оборотної енцефалопатії слід призначити симптоматичну терапію, ретельно контролювати артеріальний тиск та відмінити препарат Авастин®. Зазвичай, дозвіл або поліпшення симптоматики настає через кілька днів, однак у деяких пацієнтів спостерігалися неврологічні ускладнення. Безпека повторного призначення препарату Авастин у таких пацієнтів не встановлена. При терапії препаратом Авастин у комбінації з хіміотерапією частота артеріальної тромбоемболії, включаючи інсульт, транзиторну ішемічну атаку та інфаркт міокарда та інші явища артеріальної тромбоемболії була вищою, ніж при призначенні тільки хіміотерапії. Загальна частота виникнення випадків артеріальної тромбоемболії становить 5%. При виникненні артеріальної тромбоемболії терапію препаратом Авастин необхідно припинити. Артеріальна тромбоемболія в анамнезі, цукровий діабет або вік старше 65 років асоціюються з підвищеним ризиком артеріальної тромбоемболії під час лікування препаратом Авастин®. При лікуванні таких пацієнтів необхідно виявляти обережність. Під час лікування препаратом Авастин є підвищений ризик розвитку венозної тромбоемболії (ТЕЛА, тромбоз глибоких вен, тромбофлебіт). Загальна частота виникнення венозної тромбоемболії (тромбоз глибоких вен та ТЕЛА) варіює від 2.8% до 17.3%. Терапію препаратом Авастин® необхідно припинити при виникненні життєзагрозливого явища (4 ступінь тяжкості) венозної тромбоемболії, включаючи ТЕЛА, а при ступеню тяжкості венозної тромбоемболії ≤3 слід проводити ретельний моніторинг за станом пацієнта. Хронічна серцева недостатність (ХСН) виникала при застосуванні препарату Авастин за всіма показаннями, але в основному при метастатичному раку молочної залози. Спостерігалися як безсимптомне зниження фракції викиду лівого шлуночка, так і ХСН, що вимагала терапії або госпіталізації. ХСН 3 ступеня тяжкості та вище спостерігалася у 3.5% пацієнтів, які отримували препарат Авастин. У пацієнтів, які отримували препарат Авастин у комбінації з препаратами антрациклінового ряду, частота ХСН 3 ступеня тяжкості та вище не відрізнялася від наявних даних при терапії метастатичного раку молочної залози. У більшості пацієнтів спостерігалося покращення симптомів та/або фракції викиду лівого шлуночка при відповідному лікуванні. Дані про ризик розвитку ХСН у пацієнтів із ХСН ІІ-ІV класу за класифікацією Нью-Йоркської асоціації кардіологів (NYHA) в анамнезі відсутні. У більшості випадків ХСН виникала у пацієнтів з метастатичним раком молочної залози, які отримували терапію антрациклінами, променеву терапію на ділянку грудної клітки в анамнезі або з іншими факторами ризику розвитку ХСН. Необхідно виявляти обережність при призначенні препарату Авастин® пацієнтам з клінічно значущим серцево-судинним захворюванням в анамнезі, таким як ішемічна хвороба серця або ХСН. У пацієнтів, які не отримували терапію препаратами антрациклінового ряду раніше, при застосуванні препарату Авастин і препаратів антрациклінового ряду не спостерігалося збільшення частоти ХСН будь-якого ступеня тяжкості порівняно з монотерапією препаратами антрациклінового ряду. ХСН 3 ступеня тяжкості і вище виникала дещо частіше у групі терапії препаратом Авастин у комбінації з хіміотерапією порівняно з тільки хіміотерапією, що відповідає й іншим даним, отриманим у пацієнтів з метастатичним раком молочної залози і не одержують супутню терапію антрациклінами. У пацієнтів з дифузною В-крупноклітинною лімфомою при терапії бевацизумабом та доксорубіцином у кумулятивній дозі понад 300 мг/м2 спостерігалося підвищення кількості нових випадків ХСН. При порівнянні терапії ритуксімаб/циклофосфамід/доксорубіцин/вінкристин/преднізолон (R-CHOP) + бевацизумаб та R-CHOP число нових випадків не відрізнялося, але було вищим, ніж те, що спостерігалося при терапії доксорубіцином. Частота ХСН була вищою у групі R-CHOP + бевацизумаб. Препарат Авастин може негативно впливати на загоєння ран. Лікування бевацизумабом слід розпочинати не менше ніж через 28 днів після великого хірургічного втручання або при повному загоєнні хірургічної рани. При розвитку під час лікування ускладнень, пов'язаних із загоєнням рани, препарат Авастин необхідно тимчасово відмінити до повного загоєння рани. Введення препарату Авастин також необхідно тимчасово припинити у разі проведення планового хірургічного втручання. Зареєстровані рідкісні випадки некротизуючого фасціїту (у тому числі з летальним кінцем) у пацієнтів, які отримували лікування препаратом Авастин®. Дане явище, як правило, розвивалося на тлі порушення загоєння ран, перфорації шлунково-кишкового тракту або утворення фістул. У разі виявлення некротизуючого фасціїту препарат Авастин® повинен бути скасований і негайно розпочато відповідне лікування. Протеїнурія спостерігалася у 0.7%-38% пацієнтів, які отримували препарат Авастин. За ступенем тяжкості протеїнурія варіювала від безсимптомного транзиторного виявлення слідів білка в сечі і у 1.4% пацієнтів до нефротичного синдрому (протеїнурія 4 ступеня тяжкості). Протеїнурія 3 ступеня тяжкості зареєстрована у 8.1% пацієнтів, які отримували препарат Авастин за різними показаннями. Протеїнурія не асоціювалася з порушенням функції нирок і рідко вимагала відміни терапії препаратом Авастин®. Ризик розвитку протеїнурії підвищений у пацієнтів з артеріальною гіпертензією в анамнезі. Можливо, протеїнурія 1 ступеня залежить від дози препарату Авастин. При розвитку протеїнурії 4 ступеня препарат Авастин необхідно відмінити. До початку та під час терапії препаратом Авастин® рекомендується проводити аналіз сечі на протеїнурію. У більшості випадків при протеїнурії >2 г на добу терапія препаратом Авастин 8 тимчасово припинялася до зниження протеїнурії. При терапії препаратом Авастин у комбінації з мієлотоксичними режимами хіміотерапії спостерігалося підвищення частоти розвитку тяжкої нейтропенії, фебрильної нейтропенії або інфекцій з тяжкою нейтропенією (включаючи випадки з летальним результатом). У пацієнтів може спостерігатися підвищений ризик розвитку інфузійних реакцій/реакцій гіперчутливості. Існують дані про частіший розвиток анафілактичних реакцій та реакцій анафілактоїдного типу у пацієнтів, які отримували препарат Авастин у комбінації з хіміотерапією, порівняно з пацієнтами, які отримували тільки хіміотерапію. Рекомендується ретельне спостереження за пацієнтом під час та після введення препарату Авастин®. У разі виникнення інфузійної реакції необхідно перервати інфузію та провести відповідні медичні заходи. Систематична премедикація не може бути гарантією відсутності інфузійних реакцій/реакцій гіперчутливості. Остеонекроз щелепи. Повідомлялося про випадки остеонекрозу щелепи у онкологічних пацієнтів, які отримували препарат Авастин®. Більшість з цих пацієнтів отримували бісфосфонати внутрішньовенно раніше або супутньої терапії; Остеонекроз щелепи є ідентифікованим ризиком для бісфосфонатів. Необхідно бути обережними при одночасному або послідовному застосуванні препарату Авастин і бісфосфонатів внутрішньовенно. Інвазивні стоматологічні процедури є ідентифікованим фактором ризику. До початку лікування препаратом Авастин слід провести стоматологічне обстеження та відповідні профілактичні стоматологічні заходи. По можливості слід уникати проведення інвазивних стоматологічних процедур у пацієнтів, які раніше отримували або отримують нині бісфосфонати внутрішньовенно. Пацієнти старше 65 років: при призначенні препарату Авастин® пацієнтам старше 65 років існує підвищений ризик виникнення артеріальної тромбоемболії (включаючи розвиток інсульту, транзиторної ішемічної атаки, інфаркту міокарда), лейкопенії 3-4 ступеня тяжкості та тромбоципенії. , діареї, нудоти, головного болю та стомлюваності в порівнянні з пацієнтами Чоловікам та жінкам дітородного віку під час лікування препаратом Авастин® та, як мінімум, протягом 6 місяців після закінчення лікування необхідно використовувати надійні методи контрацепції. Препарат Авастин може порушувати фертильність у жінок. Більшість пацієнток фертильність відновлювалася після припинення терапії препаратом Авастин®. Віддалені ефекти терапії препаратом Авастин на фертильність невідомі. Вигодовування грудним молоком не рекомендується під час лікування препаратом Авастин® та, як мінімум, протягом 6 місяців після закінчення терапії препаратом Авастин®. Утилізація невикористаного препарату або з терміном придатності, що минув, повинна проводитися відповідно до вимог лікувального закладу. Вплив на здатність до керування автотранспортом та управління механізмами Дослідження щодо вивчення впливу препарату на здатність керувати транспортними засобами, механізмами не проводилися. Пацієнтам, у яких виникли такі небажані явища, як синкопе, сонливість або порушення зору, слід утриматися від керування транспортними засобами, механізмами.Умови відпустки з аптекЗа рецептомВідео на цю тему
16 961,00 грн
570,00 грн
Склад, форма випуску та упаковкаРозчин - 1 фл. активна речовина: бевацизумаб - 100 мг (концентрація у флаконі 100 мг/4 мл)/400 мг (концентрація у флаконі 400 мг/16 мл); допоміжні речовини: α,α-трегалози дигідрат - 240.0/960.0 мг, натрію дигідрофосфату моногідрат - 23.2/92.8 мг, натрію гідрофосфат безводний - 4.8/19.2 мг, полісорбат 20 - 1.6/6 . Концентрат для приготування розчину для інфузій 100 мг/4 мл та 400 мг/16 мл. По 100 мг/4 мл або 400 мг/16 мл препарату у скляний флакон (скло гідролітичного класу I ЕФ), закупорений пробкою з бутилкаучуку, ламінованого фторполімером, обжатий алюмінієвим ковпачком і закритий пластмасовою кришкою. 1 флакон разом з інструкцією із застосування поміщають у картонну пачку. Упаковка на ЗАТ "ОРТАТ": 1 флакон з препаратом поміщають у пластиковий або картонний піддон, який разом з інструкцією із застосування поміщають у пачку з картону для споживчої тари підгруп хром-ерзац за ГОСТ 7933-89 або імпортного. З метою контролю першого розкриття на пачку наклеюють самоклеючі стікери з логотипом ЗАТ "ОРТАТ".Опис лікарської формиПрозора або опалесцентна рідина, безбарвна або світло-коричневого кольору.Фармакотерапевтична групаПротипухлинний засіб, антитіла моноклональні.ФармакокінетикаВивчалася фармакокінетика препарату Авастин після внутрішньовенного введення (в/в) у різних дозах (0.1-10 мг/кг щотижня; 3-20 мг/кг кожні 2 або 3 тижні; 5 мг/кг кожні 2 тижні або 15 мг/кг кожні 3 тижні) у пацієнтів із різними солідними пухлинами. Фармакокінетика бевацизумабу, як і інших антитіл, описується двокамерною моделлю. Розподіл препарату Авастин® характеризується низьким кліренсом, низьким об'ємом розподілу в центральній камері (Vc) та тривалим періодом напіввиведення, що дозволяє досягти підтримки необхідної терапевтичної концентрації препарату у плазмі при введенні 1 раз на 2-3 тижні. Кліренс бевацизумабу не залежить від віку пацієнта. Кліренс бевацизумабу на 30% вище у пацієнтів з низьким рівнем альбуміну та на 7% вище у пацієнтів з великою пухлинною масою порівняно з пацієнтами із середніми значеннями альбуміну та пухлинної маси. Розподіл Vc становить 2.73 л та 3.28 л у жінок та чоловіків, відповідно, що відповідає обсягу розподілу імуноглобулінів класу G (IgG) та інших моноклональних антитіл. Об'єм розподілу в периферичній камері (Vp) становить 1.69 л і 2.35 л у жінок і чоловіків відповідно при призначенні бевацизумабу з іншими протипухлинними препаратами. Після корекції дози з урахуванням маси тіла чоловіки Vc на 20% більше, ніж жінок. Метаболізм Після одноразового внутрішньовенного введення 125I-бевацизумабу його метаболічні характеристики аналогічні характеристикам природної молекули IgG, яка не зв'язується з VEGF. Метаболізм та виведення бевацизумабу відповідає метаболізму та виведенню ендогенного IgG, тобто. в основному здійснюється шляхом протеолітичного катаболізму у всіх клітинах організму, включаючи ендотеліальні клітини, а не через нирки та печінку. Зв'язування IgG з неонатальними рецепторами до кристалізуючого фрагменту IgG (FcRn-рецепторами) захищає його від клітинного метаболізму та забезпечує тривалий період напіввиведення. Виведення Фармакокінетика бевацизумабу у діапазоні доз від 1.5 до 10 мг/кг на тиждень має лінійний характер. Кліренс бевацизумабу становить 0.188 л/добу у жінок та 0.220 л/добу у чоловіків. Після корекції дози з урахуванням маси тіла у чоловіків кліренс бевацизумабу на 17% більший, ніж у жінок. Відповідно до двокамерної моделі період напіввиведення для жінок становить 18 днів, а для чоловіків – 20 днів. Фармакокінетика у спеціальних груп пацієнтів Пацієнти похилого віку (старше 65 років) Не виявлено значної різниці фармакокінетики бевацизумабу залежно від віку. Діти та підлітки Є обмежені дані фармакокінетики бевацизумабу у дітей та підлітків. Наявні дані свідчать про відсутність різниці між обсягом розподілу та кліренсом бевацизумабу у дітей, підлітків та дорослих пацієнтів із солідними пухлинами. Пацієнти з нирковою недостатністю Безпека та ефективність бевацизумабу у пацієнтів із нирковою недостатністю не вивчалася, т.к. нирки не є основними органами метаболізму та виведення бевацизумабу. Пацієнти з печінковою недостатністю Безпека та ефективність бевацизумабу у пацієнтів із печінковою недостатністю не вивчалася, т.к. печінка не є основним органом метаболізму та виведення бевацизумабу.ФармакодинамікаПрепарат Авастин® (бевацизумаб) – гуманізоване рекомбінантне гіперхімерне моноклональне антитіло, яке селективно зв'язується з біологічно активним фактором росту ендотелію судин (vascular endothelial growth factor – VEGF) та нейтралізує його. Препарат Авастин інгібує зв'язування фактора росту ендотелію судин з його рецепторами 1 і 2 типу (Flt-1, KDR) на поверхні ендотеліальних клітин, що призводить до зниження васкуляризації та пригнічення росту пухлини. Бевацизумаб містить повністю людські каркасні ділянки з визначальними комплементарними ділянками гіперхимерного антитіла миші, що зв'язуються з VEGF. Бевацизумаб отримують за технологією рекомбінантної дезоксирибонуклеїнової кислоти (ДНК) в системі експресії, представленої клітинами яєчників китайського хом'ячка. Бевацизумаб складається з 214 амінокислот і має молекулярну вагу близько 149 000 дальтон. Введення бевацизумабу призводить до пригнічення метастатичного прогресування захворювання та зниження мікросудинної проникності при різних пухлинах людини, включаючи рак ободової кишки, молочної залози, підшлункової залози та передміхурової залози. Доклінічні дані щодо безпеки Канцерогенний та мутагенний потенціал препарату Авастин не вивчався. При введенні тваринам препарату Авастин® спостерігалася ембріотоксична та тератогенна дія. У тварин, що активно ростуть, з відкритими зонами росту застосування препарату Авастин® асоціювалося з дисплазією хрящової пластини.ІнструкціяПеред застосуванням розчин необхідно оглянути на предмет механічних включень та зміни кольору. Препарат Авастин не містить протимікробного консерванту, тому необхідно забезпечувати стерильність приготовленого розчину та використовувати його негайно. Якщо препарат не використовується одразу, то час та умови зберігання приготовленого розчину є відповідальністю користувача. Зберігати приготований розчин можна не більше 24 годин при температурі від +2°С до +8°С, якщо розведення проводять у контрольованих та валідованих асептичних умовах. Хімічна та фізична стабільність приготованого розчину зберігаються протягом 48 годин при температурі від +2°С до +30°С у 0.9% розчині натрію хлориду. Невикористаний препарат, що залишився у флаконі, знищують, оскільки він не містить консервантів.Показання до застосуванняМетастатичний колоректальний рак: у комбінації з хіміотерапією на основі похідних фторпіримідину. Місцевий рецидивний або метастатичний рак молочної залози: як перша лінія терапії в комбінації з паклітакселом. Поширений неоперабельний, метастатичний або рецидивуючий неплоскоклітинний рак легені: як перша лінія терапії додатково до хіміотерапії на основі препаратів платини. Поширений та/або метастатичний нирково-клітинний рак: як перша лінія терапії в комбінації з інтерфероном альфа-2а. Гліобластома (гліома IV ступеня злоякісності за класифікацією Всесвітньої організації охорони здоров'я (ВООЗ)): у комбінації з променевою терапією та темозоломідом у пацієнтів із вперше діагностованою гліобластомою; у монотерапії або у комбінації з іринотеканом при рецидиві гліобластоми або прогресуванні захворювання. Епітеліальний рак яєчника, маткової труби та первинний рак очеревини: як перша лінія терапії в комбінації з карбоплатином і паклітакселом при поширеному (ШВ, ШС та IV стадії за класифікацією Міжнародної федерації акушерів-гінекологів (FIGO)) епітеліальному раку яєчника, маткової труби та первинному раку очеревини; у комбінації з карбоплатином і гемцитабіном при рецидивному, чутливому до препаратів платини епітеліальному раку яєчника, маткової труби та первинному раку очеревини у пацієнтів, які раніше не отримували терапію бевацизумабом або іншими інгібіторами VEGF; у комбінації з паклітакселом, або топотеканом, або пегільованим ліпосомальним доксорубіцином при рецидивному, резистентному до препаратів платини епітеліальному раку яєчника, маткової труби та первинному раку очеревини у пацієнтів, які отримали раніше не більше двох режимів.Протипоказання до застосуванняПідвищена чутливість до бевацизумабу або до будь-якого іншого компонента препарату, препаратів на основі клітин яєчників китайського хом'ячка або інших рекомбінантних людських або наближених до людських антитіл. Вагітність та період годування груддю. Дитячий вік до 18 років, ниркова та печінкова недостатність (ефективність та безпека застосування не встановлені). З обережністю: При артеріальній тромбоемболії в анамнезі; цукровий діабет; старше 65 років; уродженому геморагічному діатезі та набутій коагулопатії; при прийомі антикоагулянтів на лікування тромбоемболії до початку терапії препаратом Авастин®; клінічно значущому серцево-судинному захворюванні (ішемічна хвороба серця або хронічна серцева недостатність в анамнезі); артеріальної гіпертензії; венозної тромбоемболії; загоєнні ран; кровотечі/кровохаркання; шлунково-кишкової перфорації в анамнезі; синдром задньої оборотної енцефалопатії; нейтропенії; протеїнурії.Побічна діяНайбільш серйозні побічні дії: перфорації шлунково-кишкового тракту, крововиливи, включаючи легеневі кровотечі/кровохаркання (найчастіше зустрічаються у пацієнтів з недрібноклітинним раком легені), артеріальна тромбоемболія. У пацієнтів, які отримували препарат Авастин®, найчастіше спостерігалися підвищення артеріального тиску, слабкість або астенія, діарея та біль у животі. Підвищення артеріального тиску та розвиток протеїнурії, ймовірно, має дозозалежний характер. Нижче представлені побічні реакції всіх ступенів тяжкості за класифікацією Національного інституту раку (NCI-CTC), що зустрічалися у пацієнтів, які отримували препарат Авастин у комбінації з різними хіміотерапевтичними режимами за всіма показаннями. Для опису частоти побічних реакцій використовуються такі категорії: дуже часто (>10%), часто (>1% -0.1% -0.01% - Небажані реакції віднесені до певної категорії відповідно до найбільшої частоти виникнення. У межах однієї категорії частоти небажані реакції представлені порядку зниження серйозності. Деякі з перелічених небажаних реакцій часто спостерігаються при хіміотерапії (наприклад, долонопідошовний синдром при терапії капецитабіном та периферична сенсорна нейропатія при терапії паклітакселом або оксаліплатином); однак не можна виключити обтяження стану при терапії препаратом Авастін®. При застосуванні препарату Авастин у комбінації з пегільованим ліпосомальним доксорубіцином можливе підвищення ризику розвитку долоннопідошовного синдрому. З боку системи кровотворення: дуже часто – фебрильна нейтропенія, лейкопенія, нейтропенія, тромбоцитопенія; часто – анемія. З боку нервової системи: дуже часто – периферична сенсорна нейропатія, дисгевзія, головний біль, дизартрія; часто – інсульт, синкопе, сонливість. З боку органу зору: дуже часто – порушення зору, підвищена сльозотеча. З боку серцево-судинної системи: дуже часто – підвищення артеріального тиску; часто - хронічна серцева недостатність, суправентрикулярна тахікардія, артеріальна тромбоемболія, тромбоз глибоких вен, кровотеча, у тому числі легенева, внутрішньочерепна, з боку слизової оболонки та шкіри, ШКТ та з пухлини. З боку органів дихання: дуже часто – задишка, носова кровотеча, риніт; часто – тромбоемболія легеневої артерії (ТЕЛА), гіпоксія. З боку шлунково-кишкового тракту: дуже часто – анорексія, діарея, нудота, блювання, запор, стоматит, ректальна кровотеча; часто - перфорація шлунково-кишкового тракту, непрохідність кишечника, зокрема обтураційна, біль у животі, гастроінтестинальні розлади. З боку репродуктивної системи: дуже часто - недостатність функції яєчників (аменорея тривалістю 3 міс. і більше (концентрація фолікулостимулюючого гормону (ФСГ)>30мМЕ/мл при негативному тесті на вагітність з визначенням бета хоріонічного гонадотропіну людини ((3-ХГЛ)) . З боку шкіри та підшкірно-жирової клітковини: дуже часто – ексфоліативний дерматит, сухість шкіри, зміна кольору шкіри; часто – долонно-підошовний синдром. З боку кістково-м'язової системи: дуже часто – артралгія; часто – м'язова слабкість, міалгія. З боку сечовидільної системи: дуже часто – протеїнурія; часто - інфекція сечовивідних шляхів. Місцеві реакції: дуже часто – біль, у тому числі у місці введення препарату. Інші: дуже часто – астенія, підвищена втома, пірексія, запалення слизових оболонок різної локалізації; часто – летаргія, загальмованість, сепсис, абсцес, приєднання вторинних інфекцій, дегідратація. Порушення лабораторних показників: гіперглікемія, гіпокаліємія, гіпонатріємія, збільшення протромбінового часу, збільшення міжнародного нормалізованого відношення (МНО). Постмаркетингове спостереження. З боку нервової системи: гіпертензивна енцефалопатія (дуже рідко); синдром задньої оборотної енцефалопатії (рідко). З боку серцево-судинної системи: тромботична мікроангіопатія нирок, що клінічно проявляється протеїнурією (частота виникнення невідома). З боку органів дихання: перфорація носової перегородки (частота виникнення невідома), легенева гіпертензія (частота виникнення невідома), дисфонія (часто). З боку шлунково-кишкового тракту: гастроінтестинальна виразка (частота виникнення невідома). З боку печінки та жовчовивідних шляхів: перфорація жовчного міхура (частота виникнення невідома). Алергічні та інфузійні реакції: реакції гіперчутливості, інфузійні реакції (частота виникнення невідома); з такими можливими одночасними проявами: задишка/утруднення дихання, "припливи"/почервоніння/висип, зниження або підвищення артеріального тиску, зниження насичення киснем, біль у грудях, озноб і нудота/блювота. З боку кістково-м'язової системи: остеонекроз щелепи (переважно у пацієнтів, які отримували супутню терапію бісфосфонатами або отримували терапію бісфосфонатами раніше). Інші: некротизуючий фасціїт, як правило, на тлі порушення загоєння ран, перфорації шлунково-кишкового тракту або утворення фістули (рідко).Взаємодія з лікарськими засобамиВплив протипухлинних препаратів на фармакокінетику препарату Авастін®. Не було зареєстровано клінічно значущого впливу на фармакокінетику препарату Авастин при спільному з хіміотерапією застосуванні. Не виявлено статистично або клінічно значимих відмінностей кліренсу препарату Авастин® у пацієнтів, які отримували монотерапію, та у пацієнтів, які отримували препарат Авастин® у комбінації з інтерфероном альфа-2а або іншими хіміотерапевтичними препаратами (ІФЛ, ФУ/ЛВ, карбоплатин/паклітаксел, капець або цисплатин/гемцитабін). Вплив препарату Авастин на фармакокінетику інших протипухлинних препаратів. Препарат Авастин® не має значного впливу на фармакокінетику іринотекану та його активного метаболіту (SN38); капецитабіну та його метаболітів, а також оксаліплатину (визначалося за вільним та загальним рівнем платини); інтерферону альфа-2а; цисплатин. Достовірних даних про вплив препарату Авастин на фармакокінетику гемцитабіну немає. Комбінація препарату Авастин і сунітінібу. При застосуванні препарату Авастин® (10 мг/кг один раз на 2 тижні) у комбінації із сунітінібом (50 мг щоденно) у пацієнтів із метастатичним нирково-клітинним раком зареєстровані випадки розвитку мікроангіопатичної гемолітичної анемії (МАГА). МАГА відноситься до підгрупи гемолітичних анемій, яка може виявлятися фрагментацією еритроцитів, анемією та тромбоцитопенією. У деяких пацієнтів додатково спостерігаються неврологічні порушення, підвищення концентрації креатиніну, артеріальна гіпертензія, включаючи гіпертонічний криз. Ці симптоми були оборотні після припинення терапії бевацизумабом та сунітінібом. Променева терапія. При застосуванні препарату Авастин у комбінації з променевою терапією та хіміотерапією (темозоломідом) у пацієнтів з вперше діагностованою гліобластомою профіль безпеки препарату залишається незмінним. Безпека та ефективність препарату Авастин у комбінації з променевою терапією при інших показаннях не встановлена. Препарат Авастин® фармацевтично несумісний із розчинами декстрози.Спосіб застосування та дозиПрепарат Авастин® вводять лише внутрішньовенно; Вводити препарат внутрішньовенно струминно не можна! Препарат Авастин не призначений для інтравітреального введення. Препарат Авастин® фармацевтично несумісний із розчинами декстрози. Необхідну кількість препарату Авастин розводять до необхідного об'єму 0.9% розчином натрію хлориду з дотриманням правил асептики. Концентрація бевацизумабу в приготовленому розчині повинна бути в межах 1.4-16.5 мг/мл. Початкову дозу препарату вводять протягом 90 хвилин у вигляді внутрішньовенної інфузії. Якщо перша інфузія добре переноситься, другу інфузію можна проводити протягом 60 хвилин. Якщо інфузія протягом 60 хвилин добре переноситься, всі наступні інфузії можна проводити протягом 30 хвилин. Не рекомендується знижувати дозу бевацизумабу через небажані явища. У разі необхідності лікування препаратом Авастин слід повністю або тимчасово припинити. Стандартний режим дозування. Метастатичний колоректальний рак. Як перша лінія терапії: 5 мг/кг один раз на 2 тижні або 7.5 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії, тривало. Рекомендується проводити терапію препаратом Авастин до появи ознак прогресування захворювання або до неприйнятної токсичності. Як друга лінія терапії: пацієнти, які раніше отримували терапію препаратом Авастин®, після першого прогресування захворювання можуть продовжити лікування препаратом Авастин® за умови зміни режиму хіміотерапії: при прогресуванні захворювання після терапії першої лінії, що включала препарат Авастин®: 5 мг/кг один раз на 2 тижні або 7.5 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії, тривало; при прогресуванні захворювання після терапії першої лінії, яка не включала препарат Авастин®: 10 мг/кг один раз на 2 тижні або 15 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії, тривало. Місцевий рецидивуючий або метастатичний рак молочної залози (РМЗ) 10 мг/кг один раз на 2 тижні у вигляді внутрішньовенної інфузії, тривало. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авастин слід припинити. Поширений неоперабельний, метастатичний або реієвівірующій неплоскоклітинний недрібноклітинний рак легені. Препарат Авастин® призначається додатково до хіміотерапії на основі препаратів платини (максимальна тривалість хіміотерапії 6 циклів), далі введення препарату Авастин® триває як монотерапія. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авастин слід припинити. Рекомендовані дози: 7.5 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії додатково до хіміотерапії на основі цисплатину; 15 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії додатково до хіміотерапії на основі карбоплатину. Поширений та/або метастатичний нирково-клітинний рак 10 мг/кг один раз на 2 тижні у вигляді внутрішньовенної інфузії тривалий час. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авастин слід припинити. Гліобластома (Гліома IV ступеня злоякісності за класифікацією ВООЗ). При вперше діагностованому захворюванні: 10 мг/кг один раз на 2 тижні у вигляді внутрішньовенної інфузії у комбінації з променевою терапією та темозоломідом протягом 6 тижнів. Після 4-тижневої перерви введення препарату Авастин відновлюють у дозі 10 мг/кг один раз на 2 тижні у комбінації з темозоломідом. Темозоломід призначають 4-тижневими циклами, тривалість терапії темозоломідом – до 6 циклів. Далі введення препарату Авастин ® продовжується у вигляді монотерапії в дозі 15 мг/кг один раз на 3 тижні. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авастин слід припинити. При рецидивному захворюванні: 10 мг/кг один раз на 2 тижні у вигляді внутрішньовенної інфузії, тривало. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авастин слід припинити. Епітеліальний рак яєчника, маткової труби та первинний рак очеревини. Як перша лінія терапії: 15 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії додатково до карбоплатину та паклітакселу (максимальна тривалість хіміотерапії 6 циклів), далі введення препарату Авастин® триває у вигляді монотерапії. Загальна тривалість терапії препаратом Авастін® – 15 місяців. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авастин слід припинити. При рецидивному захворюванні: чутливому до препаратів платини: 15 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії у комбінації з карбоплатином та гемцитабіном (6-10 циклів), далі введення препарату Авастин® продовжується у вигляді монотерапії. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авастин слід припинити. резистентному до препаратів платини: 10 мг/кг один раз на 2 тижні у вигляді внутрішньовенної інфузії в комбінації з одним із наступних препаратів: паклітакселом, топотеканом (при "тижневому" режимі введення топотекану - тобто в 1, 8 та 15-й дні кожні 4 тижні) або пегільованим ліпосомальним доксорубцином або 15 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії у комбінації з топотеканом, що застосовується щодня протягом 5 послідовних днів кожні 3 тижні. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авастин слід припинити. Режим дозування спеціальних груп пацієнтів. Діти та підлітки. Безпека та ефективність бевацизумабу у дітей та підлітків не встановлена. Пацієнти похилого віку (старше 65 років). Корекції дози у пацієнтів старше 65 років не потрібні. Пацієнти з нирковою недостатністю. Безпека та ефективність бевацизумабу у пацієнтів з нирковою недостатністю не вивчалась. Пацієнти із печінковою недостатністю. Безпека та ефективність бевацизумабу у пацієнтів із печінковою недостатністю не вивчалась.ПередозуванняПри призначенні бевацизумабу у максимальній дозі 20 мг/кг кожні 2 тижні внутрішньовенно у кількох пацієнтів відмічено головний біль (мігрень) тяжкого ступеня тяжкості. При передозуванні можливе посилення перелічених вище дозозалежних побічних явищ. Специфічного антидоту немає. Лікування симптоматичне.Запобіжні заходи та особливі вказівкиУ медичній документації хворого слід вказувати торговельну назву препарату (Авастин®). Заміна препарату на будь-який інший біологічний лікарський препарат вимагає узгодження з лікарем. Інформація, представлена в даній інструкції, стосується лише препарату Авастин®. Лікування препаратом Авастин можна проводити тільки під наглядом лікаря, який має досвід застосування протипухлинної терапії. У пацієнтів, які отримують препарат Авастин®, існує підвищений ризик розвитку перфорації шлунково-кишкового тракту (ЖКТ) та жовчного міхура. Спостерігалися тяжкі випадки перфорації шлунково-кишкового тракту, у тому числі і фатальні (у 0.2%-1% усіх пацієнтів, які отримували препарат Авастин®). Клінічна картина перфорацій шлунково-кишкового тракту відрізнялася за тяжкістю і варіювала в залежності від ознак вільного газу при рентгенографії черевної порожнини, які зникали без лікування, до перфорацій з абсцесом черевної порожнини та летальним кінцем. У деяких випадках відбулося вихідне внутрішньоочеревинне запалення в результаті виразкової хвороби шлунка, некрозу пухлини, дивертикуліту або коліту, асоційованого з хіміотерапією. Зв'язок між розвитком внутрішньобрюшинного запалення та перфорацій ШКТ та терапією препаратом Авастин® не встановлений.При розвитку перфорації ШКТ лікування препаратом Авастин слід припинити. При терапії препаратом Авастин® зареєстровані серйозні випадки утворення свищів, включаючи летальні випадки. Свищі ШКТ найчастіше виникали у пацієнтів з метастатичним колоректальним раком та раком яєчника (до 2% пацієнтів), рідше за інших локалізації пухлини. Нечасто (>0.1% - При виникненні трахеоезофагеального нориці або нориці будь-якої локалізації 4 ступеня тяжкості терапію препаратом Авастин® слід відмінити. Існують обмежені відомості про продовження застосування препарату Авастин у пацієнтів зі свищами інших локалізацій. При виникненні внутрішньої нориці, що не проникає в шлунково-кишковий тракт, слід розглянути питання про відміну препарату Авастин®. У пацієнтів, які отримують препарат Авастин®, підвищений ризик виникнення кровотеч, особливо кровотеч пухлини. Препарат Авастин слід відмінити при виникненні кровотечі 3 або 4 ступеня тяжкості за класифікацією NCI-СТС. Загальна частота виникнення кровотеч 3-5 ступеня тяжкості при застосуванні препарату Авастин за всіма показаннями становить 0.4%-6.5%. Найчастіше спостерігалися кровотечі з пухлини або невеликі кровотечі з боку слизової оболонки та шкіри (наприклад, носова кровотеча). Найчастіше спостерігалися носові кровотечі 1 ступеня тяжкості за класифікацією NCI-CTC, що тривали менше 5 хвилин, що вирішилися без медичного втручання та не вимагали зміни дозування препарату Авастин*. Частота невеликих кровотеч із боку слизової оболонки та шкіри залежить від дози препарату.Рідше виникали невелика кровоточивість ясен чи вагінальні кровотечі. Рясні або масивні легеневі кровотечі/кровохаркання спостерігалися переважно при недрібноклітинному раку легені. Прийом протиревматичних/протизапальних препаратів, антикоагулянтів, попередня променева терапія, атеросклероз, центральне розташування пухлини, утворення каверни до або під час лікування є можливими факторами ризику розвитку легеневих кровотеч/ кровохаркання, при цьому тільки для плоскоклітинного раку легені встановлений статистично. Пацієнти, які недавно мали кровотечу/кровохаркання (більше 2.5 мл крові), не повинні отримувати препарат Авастин®.Рясні або масивні легеневі кровотечі/кровохаркання спостерігалися переважно при недрібноклітинному раку легені. Прийом протиревматичних/протизапальних препаратів, антикоагулянтів, попередня променева терапія, атеросклероз, центральне розташування пухлини, утворення каверни до або під час лікування є можливими факторами ризику розвитку легеневих кровотеч/ кровохаркання, при цьому тільки для плоскоклітинного раку легені встановлений статистично. Пацієнти, які недавно мали кровотечу/кровохаркання (більше 2.5 мл крові), не повинні отримувати препарат Авастин®.Рясні або масивні легеневі кровотечі/кровохаркання спостерігалися переважно при недрібноклітинному раку легені. Прийом протиревматичних/протизапальних препаратів, антикоагулянтів, попередня променева терапія, атеросклероз, центральне розташування пухлини, утворення каверни до або під час лікування є можливими факторами ризику розвитку легеневих кровотеч/ кровохаркання, при цьому тільки для плоскоклітинного раку легені встановлений статистично. Пацієнти, які недавно мали кровотечу/кровохаркання (більше 2.5 мл крові), не повинні отримувати препарат Авастин®.утворення каверни до або під час лікування є можливими факторами ризику розвитку легеневих кровотеч/ кровохаркання, при цьому тільки для плоскоклітинного раку легені встановлено статистично достовірний зв'язок з розвитком кровотеч. Пацієнти, які недавно мали кровотечу/кровохаркання (більше 2.5 мл крові), не повинні отримувати препарат Авастин®.утворення каверни до або під час лікування є можливими факторами ризику розвитку легеневих кровотеч/ кровохаркання, при цьому тільки для плоскоклітинного раку легені встановлено статистично достовірний зв'язок з розвитком кровотеч. Пацієнти, які недавно мали кровотечу/кровохаркання (більше 2.5 мл крові), не повинні отримувати препарат Авастин®. У пацієнтів з колоректальним раком можливі кровотечі ШКТ, пов'язані з пухлиною, у тому числі ректальна кровотеча та мелена. Рідко спостерігалися кровотечі, у тому числі внутрішньочерепні крововиливи, у пацієнтів із метастатичним ураженням центральної нервової системи (ЦНС) або з гліобластомою. Необхідно проводити моніторинг симптомів внутрішньочерепних крововиливів, у разі виникнення відмінити терапію препаратом Авастин®. У пацієнтів з вродженим геморагічним діатезом, набутою коагулопатією або отримували повну дозу антикоагулянтів з приводу тромбоемболії, перед призначенням препарату Авастин® слід бути обережним через відсутність інформації про профіль безпеки препарату у таких пацієнтів. Не спостерігалося підвищення частоти розвитку кровотечі 3 ступеня тяжкості та вище у пацієнтів, які отримували препарат Авастин і варфарин. Повідомлялися окремі випадки, а також серії випадків серйозних небажаних явищ з боку органу зору (включно з інфекційним ендофтальмітом та іншими запальними захворюваннями) після незареєстрованого інтравітреального введення препарату Авастин®. Деякі з цих явищ призвели до втрати гостроти зору різного ступеня важкості, включаючи стійку сліпоту. Препарат Авастин не призначений для інтравітреального введення. У пацієнтів, які отримували препарат Авастин, спостерігалася підвищена частота виникнення артеріальної гіпертензії всіх ступенів тяжкості (до 42.1%). За всіма показаннями частота артеріальної гіпертензії 3-4 ступеня тяжкості за класифікацією NCI-CTC становила 0.4%-17.9%; 4 ступеня тяжкості (гіпертонічний криз) спостерігалася у 1% пацієнтів. Клінічні дані безпеки дозволяють припустити, що частота випадків підвищення артеріального тиску (АТ), ймовірно, залежить від дози бевацизумабу. Препарат Авастин може бути призначений тільки хворим з попередньо компенсованою артеріальною гіпертензією з подальшим контролем АТ. Інформація про вплив препарату Авастин у пацієнтів з неконтрольованою артеріальною гіпертензією на момент початку терапії відсутня. У пацієнтів з артеріальною гіпертензією, яка потребує лікарської терапії, рекомендується тимчасово припинити терапію препаратом Авастин до досягнення нормалізації АТ. У більшості випадків нормалізація АТ досягається за допомогою стандартних антигіпертензивних засобів (інгібіторів ангіотензинперетворюючого ферменту (АПФ), діуретиків та блокаторів "повільних" кальцієвих каналів), підібраних індивідуально для кожного хворого. Відміна терапії препаратом Авастин або госпіталізація була потрібна рідко. Дуже рідко спостерігалися випадки гіпертензивної енцефалопатії, деякі з летальним кінцем. Ризик виникнення артеріальної гіпертензії, що асоціюється з терапією препаратом Авастин®, не корелює з вихідними характеристиками хворого, супутнім захворюванням або супутньою терапією. Терапію препаратом Авастин необхідно припинити за відсутності нормалізації АТ, розвитку гіпертонічного кризу або гіпертензивної енцефалопатії. При терапії препаратом Авастин® зареєстровані поодинокі випадки синдрому задньої оборотної енцефалопатії, що проявляється епілептичним нападом, головним болем, психічними порушеннями, порушенням зору, ураженням зорових центрів кори головного мозку, з або без артеріальної гіпертензії та іншими симптомами. Діагноз можна підтвердити за допомогою методів візуалізації головного мозку (переважно, за допомогою магнітно-резонансної томографії (МРТ)). У разі розвитку синдрому задньої оборотної енцефалопатії слід призначити симптоматичну терапію, ретельно контролювати артеріальний тиск та відмінити препарат Авастин®. Зазвичай, дозвіл або поліпшення симптоматики настає через кілька днів, однак у деяких пацієнтів спостерігалися неврологічні ускладнення. Безпека повторного призначення препарату Авастин у таких пацієнтів не встановлена. При терапії препаратом Авастин у комбінації з хіміотерапією частота артеріальної тромбоемболії, включаючи інсульт, транзиторну ішемічну атаку та інфаркт міокарда та інші явища артеріальної тромбоемболії була вищою, ніж при призначенні тільки хіміотерапії. Загальна частота виникнення випадків артеріальної тромбоемболії становить 5%. При виникненні артеріальної тромбоемболії терапію препаратом Авастин необхідно припинити. Артеріальна тромбоемболія в анамнезі, цукровий діабет або вік старше 65 років асоціюються з підвищеним ризиком артеріальної тромбоемболії під час лікування препаратом Авастин®. При лікуванні таких пацієнтів необхідно виявляти обережність. Під час лікування препаратом Авастин є підвищений ризик розвитку венозної тромбоемболії (ТЕЛА, тромбоз глибоких вен, тромбофлебіт). Загальна частота виникнення венозної тромбоемболії (тромбоз глибоких вен та ТЕЛА) варіює від 2.8% до 17.3%. Терапію препаратом Авастин® необхідно припинити при виникненні життєзагрозливого явища (4 ступінь тяжкості) венозної тромбоемболії, включаючи ТЕЛА, а при ступеню тяжкості венозної тромбоемболії ≤3 слід проводити ретельний моніторинг за станом пацієнта. Хронічна серцева недостатність (ХСН) виникала при застосуванні препарату Авастин за всіма показаннями, але в основному при метастатичному раку молочної залози. Спостерігалися як безсимптомне зниження фракції викиду лівого шлуночка, так і ХСН, що вимагала терапії або госпіталізації. ХСН 3 ступеня тяжкості та вище спостерігалася у 3.5% пацієнтів, які отримували препарат Авастин. У пацієнтів, які отримували препарат Авастин у комбінації з препаратами антрациклінового ряду, частота ХСН 3 ступеня тяжкості та вище не відрізнялася від наявних даних при терапії метастатичного раку молочної залози. У більшості пацієнтів спостерігалося покращення симптомів та/або фракції викиду лівого шлуночка при відповідному лікуванні. Дані про ризик розвитку ХСН у пацієнтів із ХСН ІІ-ІV класу за класифікацією Нью-Йоркської асоціації кардіологів (NYHA) в анамнезі відсутні. У більшості випадків ХСН виникала у пацієнтів з метастатичним раком молочної залози, які отримували терапію антрациклінами, променеву терапію на ділянку грудної клітки в анамнезі або з іншими факторами ризику розвитку ХСН. Необхідно виявляти обережність при призначенні препарату Авастин® пацієнтам з клінічно значущим серцево-судинним захворюванням в анамнезі, таким як ішемічна хвороба серця або ХСН. У пацієнтів, які не отримували терапію препаратами антрациклінового ряду раніше, при застосуванні препарату Авастин і препаратів антрациклінового ряду не спостерігалося збільшення частоти ХСН будь-якого ступеня тяжкості порівняно з монотерапією препаратами антрациклінового ряду. ХСН 3 ступеня тяжкості і вище виникала дещо частіше у групі терапії препаратом Авастин у комбінації з хіміотерапією порівняно з тільки хіміотерапією, що відповідає й іншим даним, отриманим у пацієнтів з метастатичним раком молочної залози і не одержують супутню терапію антрациклінами. У пацієнтів з дифузною В-крупноклітинною лімфомою при терапії бевацизумабом та доксорубіцином у кумулятивній дозі понад 300 мг/м2 спостерігалося підвищення кількості нових випадків ХСН. При порівнянні терапії ритуксімаб/циклофосфамід/доксорубіцин/вінкристин/преднізолон (R-CHOP) + бевацизумаб та R-CHOP число нових випадків не відрізнялося, але було вищим, ніж те, що спостерігалося при терапії доксорубіцином. Частота ХСН була вищою у групі R-CHOP + бевацизумаб. Препарат Авастин може негативно впливати на загоєння ран. Лікування бевацизумабом слід розпочинати не менше ніж через 28 днів після великого хірургічного втручання або при повному загоєнні хірургічної рани. При розвитку під час лікування ускладнень, пов'язаних із загоєнням рани, препарат Авастин необхідно тимчасово відмінити до повного загоєння рани. Введення препарату Авастин також необхідно тимчасово припинити у разі проведення планового хірургічного втручання. Зареєстровані рідкісні випадки некротизуючого фасціїту (у тому числі з летальним кінцем) у пацієнтів, які отримували лікування препаратом Авастин®. Дане явище, як правило, розвивалося на тлі порушення загоєння ран, перфорації шлунково-кишкового тракту або утворення фістул. У разі виявлення некротизуючого фасціїту препарат Авастин® повинен бути скасований і негайно розпочато відповідне лікування. Протеїнурія спостерігалася у 0.7%-38% пацієнтів, які отримували препарат Авастин. За ступенем тяжкості протеїнурія варіювала від безсимптомного транзиторного виявлення слідів білка в сечі і у 1.4% пацієнтів до нефротичного синдрому (протеїнурія 4 ступеня тяжкості). Протеїнурія 3 ступеня тяжкості зареєстрована у 8.1% пацієнтів, які отримували препарат Авастин за різними показаннями. Протеїнурія не асоціювалася з порушенням функції нирок і рідко вимагала відміни терапії препаратом Авастин®. Ризик розвитку протеїнурії підвищений у пацієнтів з артеріальною гіпертензією в анамнезі. Можливо, протеїнурія 1 ступеня залежить від дози препарату Авастин. При розвитку протеїнурії 4 ступеня препарат Авастин необхідно відмінити. До початку та під час терапії препаратом Авастин® рекомендується проводити аналіз сечі на протеїнурію. У більшості випадків при протеїнурії >2 г на добу терапія препаратом Авастин 8 тимчасово припинялася до зниження протеїнурії. При терапії препаратом Авастин у комбінації з мієлотоксичними режимами хіміотерапії спостерігалося підвищення частоти розвитку тяжкої нейтропенії, фебрильної нейтропенії або інфекцій з тяжкою нейтропенією (включаючи випадки з летальним результатом). У пацієнтів може спостерігатися підвищений ризик розвитку інфузійних реакцій/реакцій гіперчутливості. Існують дані про частіший розвиток анафілактичних реакцій та реакцій анафілактоїдного типу у пацієнтів, які отримували препарат Авастин у комбінації з хіміотерапією, порівняно з пацієнтами, які отримували тільки хіміотерапію. Рекомендується ретельне спостереження за пацієнтом під час та після введення препарату Авастин®. У разі виникнення інфузійної реакції необхідно перервати інфузію та провести відповідні медичні заходи. Систематична премедикація не може бути гарантією відсутності інфузійних реакцій/реакцій гіперчутливості. Остеонекроз щелепи. Повідомлялося про випадки остеонекрозу щелепи у онкологічних пацієнтів, які отримували препарат Авастин®. Більшість з цих пацієнтів отримували бісфосфонати внутрішньовенно раніше або супутньої терапії; Остеонекроз щелепи є ідентифікованим ризиком для бісфосфонатів. Необхідно бути обережними при одночасному або послідовному застосуванні препарату Авастин і бісфосфонатів внутрішньовенно. Інвазивні стоматологічні процедури є ідентифікованим фактором ризику. До початку лікування препаратом Авастин слід провести стоматологічне обстеження та відповідні профілактичні стоматологічні заходи. По можливості слід уникати проведення інвазивних стоматологічних процедур у пацієнтів, які раніше отримували або отримують нині бісфосфонати внутрішньовенно. Пацієнти старше 65 років: при призначенні препарату Авастин® пацієнтам старше 65 років існує підвищений ризик виникнення артеріальної тромбоемболії (включаючи розвиток інсульту, транзиторної ішемічної атаки, інфаркту міокарда), лейкопенії 3-4 ступеня тяжкості та тромбоципенії. , діареї, нудоти, головного болю та стомлюваності в порівнянні з пацієнтами Чоловікам та жінкам дітородного віку під час лікування препаратом Авастин® та, як мінімум, протягом 6 місяців після закінчення лікування необхідно використовувати надійні методи контрацепції. Препарат Авастин може порушувати фертильність у жінок. Більшість пацієнток фертильність відновлювалася після припинення терапії препаратом Авастин®. Віддалені ефекти терапії препаратом Авастин на фертильність невідомі. Вигодовування грудним молоком не рекомендується під час лікування препаратом Авастин® та, як мінімум, протягом 6 місяців після закінчення терапії препаратом Авастин®. Утилізація невикористаного препарату або з терміном придатності, що минув, повинна проводитися відповідно до вимог лікувального закладу. Вплив на здатність до керування автотранспортом та управління механізмами Дослідження щодо вивчення впливу препарату на здатність керувати транспортними засобами, механізмами не проводилися. Пацієнтам, у яких виникли такі небажані явища, як синкопе, сонливість або порушення зору, слід утриматися від керування транспортними засобами, механізмами.Умови відпустки з аптекЗа рецептом
15 080,00 грн
719,00 грн
Склад, форма випуску та упаковка1 мл розчину містить: Бевацизумаб 25 мг. Допоміжні речовини: α,α-трегалози дигідрат 60 мг, натрію дигідрофосфату моногідрат 5,8 мг, гідрофосфат натрію 1,2 мг, полісорбат 20 0,4 мг, вода для ін'єкцій до 1,0 мл. Концентрат для приготування розчину для інфузій 12,5 мг/0,5 мл, 100 мг/4 мл та 400 мг/16 мл. По 0,5, 4 або 16 мл препарату з концентрацією 25 мг/мл у флакони безбарвного нейтрального скла I гідролітичного класу, закупорені гумовими пробками, з обкатуванням алюмінієвими ковпачками. На кожен флакон наклеюють етикетку, що самоклеїться. По 1 флакону (по 0,5 мл препарату) в контурне осередкове впакування з плівки ПВХ. По 1 контурній комірковій упаковці з інструкцією із застосування в пачку з картону. По 1 флакону (по 4 та 16 мл препарату) разом з інструкцією із застосування в пачку з картону.ХарактеристикаАвегра® БІОКАД - рекомбінантне гіперхімерне (гуманізоване, наближене до людського) моноклональне антитіло, яке селективно пов'язується з біологічно активним фактором росту ендотелію судин (VEGF) та нейтралізує його. Препарат Бевацизумаб інгібує зв'язування фактора зростання ендотелію судин з його рецепторами на поверхні ендотеліальних клітин, що призводить до зниження васкуляризації та пригнічення росту пухлини.ФармакокінетикаВивчалася фармакокінетика бевацизумабу після внутрішньовенного введення (в/в) у різних дозах (0,1-10 мг/кг щотижня; 3-20 мг/кг кожні 2 або 3 тижні; 5 мг/кг кожні 2 тижні або 15 мг/кг кожні 3 тижні) у пацієнтів із різними солідними пухлинами. Фармакокінетика бевацизумабу, як і інших антитіл, описується двокамерною моделлю. Розподіл бевацизумабу характеризується низьким кліренсом, низьким об'ємом розподілу в центральній камері (Vc) та тривалим періодом напіввиведення, що дозволяє досягти підтримки необхідної терапевтичної концентрації препарату в плазмі при введенні 1 раз на 2-3 тижні. Кліренс бевацизумабу не залежить від віку пацієнта. За даними популяційного фармакокінетичного мета-аналізу значної різниці фармакокінетики бевацизумабу залежно від раси при включенні в аналіз маси тіла або залежно від віку не відзначалося (кореляція між кліренсом креатиніну та віком пацієнта відсутня [медіана віку – 59 років, а 5- -й відсотки - 37 і 76 років]). Кліренс бевацизумабу на 30% вище у пацієнтів з низьким рівнем альбуміну та на 7% вище у пацієнтів з великою пухлинною масою порівняно з пацієнтами із середніми значеннями альбуміну та пухлинної маси. Розподіл Vc становить 2,73 л та 3,28 л у жінок та чоловіків, відповідно, що відповідає обсягу розподілу імуноглобулінів класу G (IgG) та інших моноклональних антитіл. Об'єм розподілу в периферичній камері (Vp) становить 1,69 л і 2,35 л у жінок та чоловіків, відповідно, при призначенні бевацизумабу з іншими протипухлинними препаратами. Після корекції дози з урахуванням маси тіла чоловіки Vc на 20% більше, ніж жінок. Метаболізм Після одноразового внутрішньовенного введення 125I-бевацизумабу його метаболічні характеристики аналогічні характеристикам природної молекули IgG, яка не зв'язується з VEGF. Метаболізм та виведення бевацизумабу відповідає метаболізму та виведенню ендогенного IgG, тобто. в основному здійснюється шляхом протеолітичного катаболізму у всіх клітинах організму, включаючи ендотеліальні клітини, а не через нирки та печінку. Зв'язування IgG з неонатальними рецепторами до кристалізуючого фрагменту IgG (FcRn-рецепторами) захищає його від клітинного метаболізму та забезпечує тривалий період напіввиведення. Виведення Фармакокінетика бевацизумабу у діапазоні доз від 1,5 до 10 мг/кг на тиждень має лінійний характер. Кліренс бевацизумабу становить 0,188 л/добу у жінок та 0,220 л/добу у чоловіків. Після корекції дози з урахуванням маси тіла у чоловіків кліренс бевацизумабу на 17% більший, ніж у жінок. Відповідно до двокамерної моделі період напіввиведення для жінок становить 18 днів, а для чоловіків – 20 днів. Фармакокінетика у спеціальних груп пацієнтів Пацієнти похилого віку (старше 65 років) Не виявлено значної різниці фармакокінетики бевацизумабу залежно від віку. Діти та підлітки Є обмежені дані фармакокінетики бевацизумабу у дітей та підлітків. Наявні дані свідчать про відсутність різниці між обсягом розподілу та кліренсом бевацизумабу у дітей, підлітків та дорослих пацієнтів із солідними пухлинами. Пацієнти з нирковою недостатністю Безпека та ефективність бевацизумабу у пацієнтів із нирковою недостатністю не вивчалася, т.к. нирки не є основними органами метаболізму та виведення бевацизумабу. Пацієнти з печінковою недостатністю Безпека та ефективність бевацизумабу у пацієнтів із печінковою недостатністю не вивчалася, т.к. печінка не є основним органом метаболізму та виведення бевацизумабу.ФармакодинамікаПрепарат Авегра® БІОКАД (бевацизумаб) – гуманізоване рекомбінантне гіперхімерне моноклональне антитіло, яке селективно пов'язується з біологічно активним фактором росту ендотелію судин (vascular endothelial growth factor – VEGF) та нейтралізує його. Бевацизумаб пригнічує зв'язування фактора росту ендотелію судин з його рецепторами 1 і 2 типу (Flt-1, KDR) на поверхні ендотеліальних клітин, що призводить до зниження васкуляризації та пригнічення росту пухлини. Бевацизумаб містить повністю людські каркасні ділянки з визначальними комплементарними ділянками гіперхимерного антитіла миші, що зв'язуються з VEGF. Бевацизумаб отримують за технологією рекомбінантної дезоксирибонуклеїнової кислоти (ДНК) в системі експресії, представленої клітинами яєчників китайського хом'ячка. Бевацизумаб складається з 214 амінокислот і має молекулярну вагу близько 149 000 дальтон. Введення бевацизумабу призводить до пригнічення метастатичного прогресування захворювання та зниження мікросудинної проникності при різних пухлинах людини, включаючи рак ободової кишки, молочної залози, підшлункової залози та передміхурової залози. Доклінічні дані щодо безпеки Канцерогенний та мутагенний потенціал бевацизумабу не вивчався. При введенні тваринам бевацизумабу спостерігалася ембріотоксична та тератогенна дія. У тварин з відкритими зонами зростання, що активно зростають, застосування бевацизумабу асоціювалося з дисплазією хрящової пластини.ІнструкціяПеред застосуванням розчин необхідно оглянути на предмет механічних включень та зміни кольору. Препарат Авегра® БІОКАД не містить протимікробного консерванту, тому необхідно забезпечувати стерильність приготовленого розчину та використовувати його негайно. Якщо препарат не використовується одразу, то час та умови зберігання приготовленого розчину є відповідальністю користувача. Зберігати приготований розчин можна не більше 24 годин при температурі від +2°С до +8°С, якщо розведення проводять у контрольованих та валідованих асептичних умовах. Хімічна та фізична стабільність приготованого розчину зберігаються протягом 48 годин при температурі від +2°С до +30°С у 0,9% розчині натрію хлориду. Невикористаний препарат, що залишився у флаконі, знищують, оскільки він не містить консервантів.Показання до застосуванняКолоректальний рак; рак молочної залози; рак легені; рак нирки; гліобластома; рак яєчника; рак шийки матки, маткової труби; первинний рак очеревини.Протипоказання до застосуванняПідвищена чутливість до бевацизумабу або до будь-якого іншого компонента препарату, препаратів на основі клітин яєчників китайського хом'ячка або інших рекомбінантних людських або наближених до людських антитіл. Вагітність та період годування груддю. Дитячий вік до 18 років, ниркова та печінкова недостатність (ефективність та безпека застосування не встановлені). З обережністю При артеріальній тромбоемболії в анамнезі; цукровий діабет; старше 65 років; уродженому геморагічному діатезі та набутій коагулопатії; при прийомі антикоагулянтів на лікування тромбоемболії до початку терапії бевацизумабом; клінічно значущому серцево-судинному захворюванні (ішемічна хвороба серця або хронічна серцева недостатність в анамнезі); артеріальної гіпертензії; венозної тромбоемболії; загоєнні ран; кровотечі/кровохаркання; шлунково-кишкової перфорації в анамнезі; синдром задньої оборотної енцефалопатії; нейтропенії; протеїнурії.Вагітність та лактаціяЗастосування препарату протипоказане під час вагітності. Жінкам дітородного віку під час лікування препаратом Авегра БІОКАД і, як мінімум, протягом 6 місяців після закінчення лікування необхідно використовувати надійні методи контрацепції. Вигодовування грудним молоком не рекомендується під час лікування препаратом Авегра БІОКАД і, як мінімум, протягом 6 місяців після закінчення терапії препаратом Авегра БІОКАД.Побічна діяНайбільш серйозні побічні дії: перфорації шлунково-кишкового тракту, крововиливи, включаючи легеневі кровотечі/кровохаркання (найчастіше зустрічаються у пацієнтів з недрібноклітинним раком легені), артеріальна тромбоемболія. У пацієнтів, які отримували бевацизумаб, найчастіше спостерігалися підвищення артеріального тиску, слабкість або астенія, діарея і біль у животі. Підвищення артеріального тиску та розвиток протеїнурії, ймовірно, має дозозалежний характер. Нижче представлені побічні реакції всіх ступенів тяжкості за класифікацією Національного інституту раку (NCI-CTC), що зустрічалися у пацієнтів, які отримували бевацизумаб у комбінації з різними хіміотерапевтичними режимами за всіма показаннями. Для опису частоти побічних реакцій використовуються такі категорії: дуже часто (≥10%), часто (≥1% – менше 10%), нечасто (≥0,1% – менше 1%), рідко (≥0,01% – менше 0,1%) та дуже рідко (менше 0,01%), частота невідома. Небажані реакції віднесені до певної категорії відповідно до найбільшої частоти виникнення. У межах однієї категорії частоти небажані реакції представлені порядку зниження серйозності. Деякі з перелічених небажаних реакцій часто спостерігаються при хіміотерапії, проте бевацизумаб у комбінації з хіміотерапевтичними препаратами може посилювати прояв цих реакцій. Приклади включають долоново-підошовний синдром при терапії капецитабіном або пегільованим ліпосомальним доксорубіцином, периферичну сенсорну нейропатію при терапії паклітакселом або оксаліплатином, ураження нігтів або алопецію при терапії паклітакселом. Порушення з боку крові та лімфатичної системи: дуже часто – фебрильна нейтропенія, лейкопенія, нейтропенія, тромбоцитопенія; часто – анемія, лімфоцитопенія. Порушення з боку нервової системи: дуже часто – периферична сенсорна нейропатія, дисгевзія, біль голови, дизартрія; часто – інсульт, синкопе, сонливість. Порушення з боку органу зору: дуже часто – порушення зору, підвищена сльозотеча. Порушення серця: часто – хронічна серцева недостатність, суправентрикулярна тахікардія. Порушення з боку судин: дуже часто – підвищення артеріального тиску, венозна емболія; часто – артеріальна тромбоемболія, тромбоз глибоких вен, кровотеча, у тому числі легенева, внутрішньочерепна, з боку слизової оболонки та шкіри, ШКТ та пухлини. Порушення з боку дихальної системи, органів грудної клітки та середостіння: дуже часто – задишка, носова кровотеча, риніт; часто – легенева кровотеча, кровохаркання, тромбоемболія легеневої артерії (ТЕЛА), гіпоксія. Порушення з боку шлунково-кишкового тракту: дуже часто – анорексія, діарея, нудота, блювання, біль у животі, запор, стоматит, ректальна кровотеча; часто - перфорація шлунково-кишкового тракту, непрохідність кишечника, у тому числі обтураційна, нориці між піхвою і прямою кишкою (найчастіше зустрічається варіант нориці між піхвою і ШКТ), гастроінтестинальні розлади, біль у прямій кишці. Порушення з боку печінки та жовчовивідних шляхів: частота невідома – перфорація жовчного міхура. Порушення з боку шкіри та підшкірних тканин: дуже часто – ускладнення загоєння ран, ексфоліативний дерматит, сухість шкіри, зміна кольору шкіри; часто – долонно-підошовний синдром, запалення підшкірно-жирової клітковини. Порушення з боку скелетно-м'язової та сполучної тканини: дуже часто – артралгія; часто – нориці, м'язова слабкість, міалгія, біль у спині. Порушення з боку нирок та сечовивідних шляхів: дуже часто – протеїнурія; часто – інфекція сечовивідних шляхів. Порушення з боку статевих органів та молочної залози: дуже часто – недостатність функції яєчників (аменорея тривалістю 3 міс. і більше (концентрація фолікулостимулюючого гормону (ФСГ) ≥ 30 мМЕ/мл при негативному тесті на вагітність з визначенням бета хоріонічного гонадотропіну людини) у сироватці), часто – біль у малому тазі. Загальні розлади та порушення у місці введення: дуже часто – болі, у тому числі у місці введення препарату, астенія, підвищена втома, пірексія, запалення слизових оболонок різної локалізації, зниження маси тіла, пароніхія; часто – летаргія, загальмованість, сепсис, абсцес, целюліт, приєднання вторинних інфекцій, дегідратація. Лабораторні та інструментальні дані: гіперглікемія, гіпокаліємія, гіпонатріємія, збільшення протромбінового часу, збільшення міжнародного нормалізованого відношення (МНО). Післяреєстраційний досвід застосування бевацизумабу Порушення з боку нервової системи: рідко – синдром задньої оборотної енцефалопатії; дуже рідко – гіпертензивна енцефалопатія. Порушення з боку судин: частота невідома – тромботична мікроангіопатія нирок, що клінічно проявляється протеїнурією. Порушення з боку дихальної системи, органів грудної клітки та середостіння: часто – дисфонія; частота невідома – перфорація носової перегородки, легенева гіпертензія. Порушення шлунково-кишкового тракту: частота невідома – гастроінтестинальна виразка. Порушення з боку печінки та жовчовивідних шляхів: частота невідома – перфорація жовчного міхура. Порушення з боку скелетно-м'язової та сполучної тканини: частота невідома – остеонекроз щелепи (в основному у пацієнтів, які отримували супутню терапію бісфосфонатами або отримували терапію бісфосфонатами раніше), остеонекроз іншої локалізації (не нижньощелепної). Загальні розлади та порушення у місці введення: рідко – некротизуючий фасціїт, як правило, на тлі порушення загоєння ран, перфорації шлунково-кишкового тракту або утворення фістули; частота невідома- реакції гіперчутливості, інфузійні реакції, з наступними можливими одночасними проявами: задишка/утруднення дихання, «припливи»/почервоніння/висип, зниження або підвищення артеріального тиску, зниження насичення киснем, біль у грудях, озноб і нудота/блювота. Уроджені, спадкові та генетичні порушення: випадки аномалій розвитку плода спостерігалися у жінок, які отримували бевацизумаб у монотерапії або у комбінації з відомими ембріотоксичними хіміотерапевтичними препаратами.Взаємодія з лікарськими засобамиФармакокінетична взаємодія Вплив протипухлинних препаратів на фармакокінетику бевацизумабу: Не було зареєстровано клінічно значущого впливу на фармакокінетику бевацизумабу при сумісному з хіміотерапією застосуванні. Не виявлено статистично або клінічно значимих відмінностей кліренсу бевацизумабу у пацієнтів, які отримували монотерапію, та у пацієнтів, які отримували бевацизумаб у комбінації з інтерфероном альфа-2а, ерлотинібом або хіміотерапевтичними препаратами (ІФО, ФУ/ЛВ, карбоплатин/пак гемці-табін). Вплив бевацизумабу на фармакокінетику інших протипухлинних препаратів: Не було зареєстровано клінічно значущого впливу бевацизумабу на фармакокінетику супутніх препаратів: інтерферону альфа-2а, ерлотиніб (та його активний метаболіт OSI-240); або хіміотерапевтичних препаратів: іринотекан (і його активний метаболіт SN38), капецитабін, оксаліплатин, (визначалося за вільним та загальним рівнем платини) та цисплатин. Достовірних даних про вплив бевацизумабу на фармакокінетику гемцитабіну немає. Фармакодинамічна взаємодія: Комбінація бевацизумабу та сунітінібу: При застосуванні бевацизумабу (10 мг/кг один раз на 2 тижні) у комбінації із сунітінібом (50 мг щодня) у пацієнтів з метастатичним нирково-клітинним раком зареєстровані випадки розвитку мікроангіопатичної гемолітичної анемії (МАГА). МАГА відноситься до підгрупи гемолітичних анемій, яка може виявлятися фрагментацією еритроцитів, анемією та тромбоцитопенією. У деяких пацієнтів додатково спостерігаються неврологічні порушення, підвищення концентрації креатиніну, артеріальна гіпертензія, включаючи гіпертонічний криз. Ці симптоми були оборотні після припинення терапії бевацизумабом та сунітінібом. Комбінація з хіміотерапією на основі препаратів платини або таксанів Підвищення частоти розвитку тяжкої нейтропенії, фебрильної нейтропенії або інфекцій з або без тяжкої нейтропенії (включаючи випадки з летальним результатом) спостерігалися в основному у пацієнтів, які отримували хіміотерапію на основі таксанів або препаратів платини для лікування недрібноклітинного раку легені та метастатичного раку молочної залози. Променева терапія: При застосуванні бевацизумабу у комбінації з променевою терапією та хіміотерапією (темозоломідом) у пацієнтів із вперше діагностованою гліобластомою нових небажаних явищ, асоційованих з бевацизумабом, не зареєстровано. Безпека та ефективність бевацизумабу в комбінації з променевою терапією за інших показань не встановлена. Моноклональні антитіла, специфічні до рецепторів епітеліального фактора росту (EGFR) людини, у комбінації з хіміотерапевтичними режимами, що містять бевацизумаб. Спеціальних досліджень лікарської взаємодії не проводилося. Не слід застосовувати моноклональні антитіла до рецепторів епітеліального фактора росту (EGFR) для лікування метастатичного колоректального раку в комбінації з хіміотерапевтичними режимами, що містять бевацизумаб. Результати рандомізованих досліджень III фази (PACCE та CAIRO-23) у пацієнтів з метастатичним колоректальним раком припускають, що застосування моноклональних антитіл до EGFR (панитумумаб та цетуксимаб) у комбінації з бевацизумабом та хіміотерапією асоціюється зі зниженням показників виживання та безвиходу. збільшенням токсичності при порівнянні із застосуванням тільки бевацизумабу та хіміотерапії.Спосіб застосування та дозиПрепарат Авегра БІОКАД вводять тільки внутрішньовенно краплинно; Вводити препарат внутрішньовенно струминно не можна! Препарат Авегра БІОКАД не призначений для інтравітреального введення. Препарат Авегра БІОКАД фармацевтично несумісний з розчинами декстрози. Необхідну кількість препарату Авегра БІОКАД розводять до необхідного об'єму 0,9% розчином натрію хлориду з дотриманням правил асептики. Концентрація бевацизумабу в приготовленому розчині повинна бути в межах 1,4-16,5 мг/мл. Початкову дозу препарату вводять протягом 90 хвилин як внутрішньовенної інфузії. Якщо перша інфузія добре переноситься, другу інфузію можна проводити протягом 60 хвилин. Якщо інфузія протягом 60 хвилин добре переноситься, всі наступні інфузії можна проводити протягом 30 хвилин. Не рекомендується знижувати дозу препарату Авегра БІОКАД через небажані явища. У разі необхідності лікування препаратом Авегра® БІОКАД слід повністю або тимчасово припинити. Стандартний режим дозування Метастатичний колоректальний рак: Як перша лінія терапії: 5 мг/кг один раз на 2 тижні або 7,5 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії, тривало. Рекомендується проводити терапію препаратом Авегра БІОКАД до появи ознак прогресування захворювання або до неприйнятної токсичності. Як друга лінія терапії: пацієнти, які раніше отримували терапію препаратом Авегра® БІОКАД, після першого прогресування захворювання можуть продовжити лікування препаратом Авегра® БІОКАД за умови зміни режиму хіміотерапії: при прогресуванні захворювання після терапії першої лінії, що включала препарат Авегра БІОКАД: 5 мг/кг один раз на 2 тижні або 7,5 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії, тривало; при прогресуванні захворювання після терапії першої лінії, що не включала препарат Авегра БІОКАД: 10 мг/кг один раз на 2 тижні або 15 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії, тривало. Місцево-рецидивний або метастатичний рак молочної залози (РМЗ): 10 мг/кг один раз на 2 тижні у вигляді внутрішньовенної інфузії, тривало. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авегра БІОКАД слід припинити. Поширений неоперабельний, метастатичний або рецидивуючий неплоскоклітинний недрібноклітинний рак легені Перша лінія терапії недрібноклітинного раку легені в комбінації з хіміотерапією на основі препаратів платини Препарат Авегра® БІОКАД призначається додатково до хіміотерапії на препарат Авегра® БІОКАД призначається додатково до хіміотерапії на основі препаратів платини (максимальна тривалість хіміотерапії 6 циклів), далі введення препарату Авегра® БІОКАД триває у вигляді монотерапії. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авегра® БІОКАД слід припинити. Рекомендовані дози: 7,5 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії додатково до хіміотерапії на основі цисплатину; 15 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії додатково до хіміотерапії на основі карбоплатину. Перша лінія терапії недрібноклітинного раку легені з активуючими мутаціями в гені EGFR у комбінації з ерлотинібом 15 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії додатково до терапії ерлотинібом. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авегра БІОКАД слід припинити. Інформацію про вибір пацієнтів та дози див. у повній інструкції з медичного застосування на ерлотиніб. Поширений та/або метастатичний нирково-клітинний рак: 10 мг/кг один раз на 2 тижні у вигляді внутрішньовенної інфузії, тривало. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авегра БІОКАД слід припинити. Гліобластома (гліома IV ступеня злоякісності за класифікацією ВООЗ): При вперше діагностованому захворюванні: 10 мг/кг один раз на 2 тижні у вигляді внутрішньовенної інфузії в комбінації з променевою терапією та темозоломідом протягом 6 тижнів. Після 4-тижневої перерви введення препарату Авегра БІОКАД відновлюють у дозі 10 мг/кг один раз на 2 тижні у комбінації з темозоломідом. Темозоломід призначають 4-тижневими циклами, тривалість терапії темозоломідом – до 6 циклів. Далі введення препарату Авегра БІОКАД триває у вигляді монотерапії в дозі 15 мг/кг один раз на 3 тижні. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авегра БІОКАД слід припинити. При рецидивному захворюванні: 10 мг/кг один раз на 2 тижні у вигляді внутрішньовенної інфузії, тривало. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авегра БІОКАД слід припинити. Епітеліальний рак яєчника, маткової труби та первинний рак очеревини: Як перша лінія терапії: 15 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії додатково до карбоплатину та паклітакселу (максимальна тривалість хіміотерапії 6 циклів), далі введення препарату Авегра БІОКАД триває у вигляді монотерапії. Загальна тривалість терапії препаратом Авегра БІОКАД – 15 місяців. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авегра БІОКАД слід припинити. При рецидивному захворюванні: чутливому до препаратів платини: 15 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії у комбінації з карбоплатином та гемцитабіном (6–10 циклів), далі введення препарату Авегра БІОКАД триває у вигляді монотерапії. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авегра БІОКАД слід припинити. резистентному до препаратів платини: 10 мг/кг один раз на 2 тижні у вигляді внутрішньовенної інфузії в комбінації з одним з наступних препаратів: паклітакселом, топотеканом (при «тижневому» режимі введення топотекану – тобто в 1, 8 та 15-й дні кожні 4 тижні) або пегільованим ліпосомальний доксорубіцин або 15 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії в комбінації з топотеканом, що застосовується щодня протягом 5 послідовних днів кожні 3 тижні. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авегра БІОКАД слід припинити. Персистуючий, рецидивуючий або метастатичний рак шийки матки 15 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії в комбінації з хіміотерапевтичними режимами: паклітаксел та цисплатин або паклітаксел та топотекан. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авегра БІОКАД слід припинити. Застосування у спеціальних груп пацієнтів Діти та підлітки Безпека та ефективність препарату Авегра® БІОКАД у дітей та підлітків не встановлена. Препарат Бевацизумаб протипоказаний дітям віком до 18 років. У публікаціях описані спостерігалися у пацієнтів, що отримували бевацизумаб, віком до 18 років випадки остеонекрозу різної локалізації крім остеонекрозу щелепи. Пацієнти похилого віку (старше 65 років) Корекції дози у пацієнтів старше 65 років не потрібні. Пацієнти з нирковою недостатністю: Безпека та ефективність бевацизумабу у пацієнтів з нирковою недостатністю не вивчалась. Пацієнти з печінковою недостатністю: Безпека та ефективність бевацизумабу у пацієнтів із печінковою недостатністю не вивчалась.ПередозуванняПри призначенні бевацизумабу у максимальній дозі 20 мг/кг кожні 2 тижні внутрішньовенно у кількох пацієнтів відмічено головний біль (мігрень) тяжкого ступеня тяжкості. При передозуванні можливе посилення перелічених вище дозозалежних побічних явищ. Специфічного антидоту немає. Лікування симптоматичне.Запобіжні заходи та особливі вказівкиЛікування препаратом Авегра® БІОКАД можна проводити лише під наглядом лікаря, який має досвід застосування протипухлинної терапії. Перфорації шлунково-кишкового тракту (ЖКТ) та жовчного міхура У пацієнтів, які отримують бевацизумаб, існує підвищений ризик розвитку перфорації шлунково-кишкового тракту (ЖКТ) та жовчного міхура. Спостерігалися тяжкі випадки перфорації шлунково-кишкового тракту, у тому числі і фатальні (у 0,2%-1% усіх пацієнтів, які отримували бевацизумаб). При застосуванні бевацизумабу у пацієнтів з персистуючим, рецидивуючим або метастатичним раком шийки матки випадки перфорації ШКТ (всіх ступенів тяжкості) спостерігалися у 3,2% пацієнтів, усі ці пацієнти раніше отримували променеву терапію. Клінічна картина перфорацій ШКТ відрізнялася за тяжкістю і варіювала від ознак вільного газу при рентгенографії черевної порожнини, які зникали без лікування, до перфорацій з абсцесом черевної порожнини та летальним кінцем. У деяких випадках відбулося вихідне внутрішньоочеревинне запалення в результаті виразкової хвороби шлунка, некрозу пухлини, дивертикуліту або коліту, асоційованого з хіміотерапією. Зв'язок між розвитком внутрішньочеревного запалення та перфорацій ШКТ та терапією бевацизумабом не встановлений. При розвитку перфорації ШКТ лікування препаратом Авегра БІОКАД слід припинити. Свищі ШКТ У пацієнтів з метастатичним колоректальним раком та раком яєчника нориці шлунково-кишкового тракту (всіх ступенів тяжкості) виникали у 2% пацієнтів, рідше при інших локалізаціях пухлини. Пацієнти, які отримували терапію бевацизумабом для лікування персистуючого, рецидивуючого або метастатичного раку шийки матки, можуть мати підвищений ризик утворення свищів між піхвою та будь-яким відділом ШКТ (шлунково-кишково-піхвові свищі). При вивченні застосування бевацизумабу у пацієнтів з персистуючим, рецидивним або метастатичним раком шийки матки частота утворення шлунково-кишково-піхвових свищів склала 8,3%, у всіх випадках раніше проводилася променева терапія органів малого тазу. У пацієнтів, які мають шлунково-кишково-піхвовий свищ, може також мати місце кишкова непрохідність і може знадобитися необхідність хірургічного втручання, у тому числі накладання стоми. Свищі інших локалізацій (крім відділів ШКТ) Пацієнти можуть мати підвищений ризик розвитку нориці під час терапії препаратом Авегра® БІОКАД. При терапії бевацизумабом зареєстровані серйозні випадки утворення нориць, включаючи випадки з летальним результатом. При вивченні бевацизумабу у пацієнтів з персистуючим, рецидивуючим або метастатичним раком шийки матки випадки утворення нориць негастроінтестинальної локалізації (піхвових, сечопузирних або жіночих статевих шляхів) спостерігалися у 1,8% пацієнтів, які отримували бевацизум. Нечасто (≥0,1% - менше 1%) реєструвалися випадки утворення нориць інших локалізацій (бронхоплевральні, біліарні). Утворення свищів частіше спостерігається в перші 6 місяців терапії бевацизумабом, але може виникати через 1 тиждень, так і через 1 рік і пізніше після початку терапії. При виникненні трахео-езофагеальної нориці або нориці будь-якої локалізації 4 ступеня тяжкості терапію препаратом Авегра® БІОКАД слід відмінити. Існують обмежені відомості про продовження використання бевацизумабу у пацієнтів із норицями інших локалізацій. При виникненні внутрішньої нориці, що не проникає в ШКТ, слід розглянути питання про відміну препарату Авегра БІОКАД. Кровотечі У пацієнтів, які отримують препарат Авегра БІОКАД, підвищений ризик виникнення кровотеч, особливо кровотеч з пухлини. Препарат Авегра® БІОКАД слід відмінити при виникненні кровотечі 3 або 4 ступеня тяжкості за класифікацією NCI-CTC. Загальна частота виникнення кровотеч 3-5 ступеня тяжкості при застосуванні бевацизумабу за всіма показаннями становить 0,4-6,9%. Найчастіше спостерігалися кровотечі з пухлини або невеликі кровотечі з боку слизової оболонки та шкіри (наприклад, носова кровотеча). Найчастіше спостерігалися носові кровотечі 1 ступеня тяжкості за класифікацією NCI-CTC, що тривали менше 5 хвилин, які вирішилися без медичного втручання та не вимагали зміни дозування бевацизумабу. Частота невеликих кровотеч із боку слизової оболонки та шкіри залежить від дози препарату. Рідше виникали невелика кровоточивість ясен чи вагінальні кровотечі. Рясні або масивні легеневі кровотечі/кровохаркання спостерігалися переважно при недрібноклітинному раку легені. Прийом протиревматичних/протизапальних препаратів, антикоагулянтів, попередня променева терапія, атеросклероз, центральне розташування пухлини, утворення каверни до або під час лікування є можливими факторами ризику розвитку легеневих кровотеч/кровохаркання, при цьому тільки для плоскоклітинного раку легкого встановлений статистично. Пацієнти, які недавно мали кровотечу/кровохаркання (більше 2,5 мл крові), не повинні отримувати препарат Авегра® БІОКАД. У пацієнтів з колоректальним раком можливі кровотечі ШКТ, пов'язані з пухлиною, у тому числі ректальна кровотеча та мелена. Рідко спостерігалися кровотечі, у тому числі внутрішньочерепні крововиливи, у пацієнтів із метастатичним ураженням центральної нервової системи (ЦНС) або з гліобластомою. Необхідно проводити моніторинг симптомів внутрішньочерепних крововиливів, у разі їх виникнення скасувати терапію препаратом Авегра БІОКАД. У пацієнтів з вродженим геморагічним діатезом, набутою коагулопатією або отримували повну дозу антикоагулянтів з приводу тромбоемболії, перед призначенням препарату Авегра® БІОКАД слід бути обережним через відсутність інформації про профіль безпеки препарату у таких пацієнтів. Не спостерігалося підвищення частоти розвитку кровотечі 3 ступеня тяжкості та вище у пацієнтів, які отримували бевацизумаб та варфарин. Порушення з боку органу зору Повідомлялися окремі випадки, а також серії випадків серйозних небажаних явищ з боку органу зору (включно з інфекційним ендофтальмітом та іншими запальними захворюваннями) після незареєстрованого інтравітреального введення бевацизумабу. Деякі з цих явищ призвели до втрати гостроти зору різного ступеня важкості, включаючи стійку сліпоту. Препарат Авегра БІОКАД не призначений для інтравітреального введення. Артеріальна гіпертензія При вивченні застосування бевацизумабу, за винятком пацієнтів, які отримували бевацизумаб у комбінації з ерлотінібом як першу лінію терапії неплоскоклітинного недрібноклітинного раку легені з активуючими мутаціями в гені EGFR, загальна частота виникнення артеріальної гіпертензії всіх степенів. Загальна частота виникнення артеріальної гіпертензії 3-4 ступенів тяжкості за класифікацією NCI-CTC склала 0,4-17,9%; 4 ступеня тяжкості (гіпертонічний криз) спостерігалася у 1% пацієнтів. У пацієнтів, які отримували бевацизумаб, у комбінації з ерлотинібом як першу лінію терапії неплоскоклітинного недрібноклітинного раку легені з активуючими мутаціями в гені EGFR, артеріальна гіпертензія всіх ступенів тяжкості спостерігалася з частотою 77,3%; артеріальна гіпертензія 3-го ступеня тяжкості спостерігалася у 60% пацієнтів; явищ артеріальної гіпертензії 4-го чи 5-го ступеня тяжкості відзначено не було. Клінічні дані безпеки дозволяють припустити, що частота випадків підвищення артеріального тиску (АТ), ймовірно, залежить від дози бевацизумабу. Препарат Авегра® БІОКАД може бути призначений лише хворим із попередньо компенсованою артеріальною гіпертензією з подальшим контролем АТ. Інформація щодо впливу бевацизумабу у пацієнтів з неконтрольованою артеріальною гіпертензією на момент початку терапії відсутня. У пацієнтів з артеріальною гіпертензією, що потребує лікарської терапії, рекомендується тимчасово припинити терапію препаратом Авегра БІОКАД до досягнення нормалізації АТ. У більшості випадків нормалізація АТ досягається за допомогою стандартних антигіпертензивних засобів (інгібіторів ангіотензинперетворюючого ферменту (АПФ), діуретиків та блокаторів «повільних» кальцієвих каналів), підібраних індивідуально для кожного хворого. Скасування терапії бевацизумабом або госпіталізація були потрібні рідко. Дуже рідко спостерігалися випадки гіпертензивної енцефалопатії, деякі з летальним кінцем. Ризик виникнення артеріальної гіпертензії, що асоціюється з терапією бевацизумабом, не корелює з вихідними характеристиками хворого, супутнім захворюванням або супутньою терапією. Терапію препаратом Авегра® БІОКАД необхідно припинити за відсутності нормалізації АТ, розвитку гіпертонічного кризу або гіпертензивної енцефалопатії. Синдром задньої оборотної енцефалопатії При терапії бевацизумабом зареєстровані поодинокі випадки синдрому задньої оборотної енцефалопатії, що виявляється епілептичним нападом, головним болем, психічними порушеннями, порушенням зору, ураженням зорових центрів кори головного мозку, з або без артеріальної гіпертензії та іншими симптомами. Діагноз можна підтвердити за допомогою методів візуалізації головного мозку (переважно, за допомогою магнітно-резонансної томографії (МРТ)). У разі розвитку синдрому задньої оборотної енцефалопатії слід призначити симптоматичну терапію, ретельно контролювати АТ та відмінити препарат Авегра ® БІОКАД. Зазвичай, дозвіл або поліпшення симптоматики настає через кілька днів, однак у деяких пацієнтів спостерігалися неврологічні ускладнення. Безпека повторного призначення препарату Авегра БІОКАД у таких пацієнтів не встановлена.Артеріальна тромбоемболія При терапії бевацизумабом у комбінації з хіміотерапією частота артеріальної тромбоемболії, включаючи інсульт, транзиторну ішемічну атаку та інфарктміокарда та інші явища артеріальної тромбоемболії була вищою, ніж при призначенні лише хіміотерапії. Загальна частота виникнення випадків артеріальної тромбоемболії склала 5,9% (0,8% із летальним результатом). При виникненні артеріальної тромбоемболії терапію препаратом Авегра БІОКАД необхідно припинити. Артеріальна тромбоемболія в анамнезі, цукровий діабет або вік старше 65 років асоціюються з підвищеним ризиком виникнення артеріальної тромбоемболії під час лікування бевацизумабом. При лікуванні таких пацієнтів необхідно виявляти обережність. Венозна тромбоемболія Під час лікування препаратом Авегра БІОКАД є підвищений ризик розвитку венозної тромбоемболії (ТЕЛА, тромбоз глибоких вен, тромбофлебіт). Загальна частота виникнення венозної тромбоемболії (тромбоз глибоких вен та ТЕЛА) варіює від 2,8% до 17,3%. Явлення венозної тромбоемболії 3-5 ступеня тяжкості повідомлялися у 7,8% пацієнтів, які отримували бевацизумаб у комбінації з хіміотерапією. У пацієнтів, які перенесли явище венозної тромбоемболії та отримують терапію бевацизумабом та хіміотерапію, є підвищений ризик рецидиву венозної тромбоемболії. Пацієнти, які отримували бевацизумаб для лікування персистуючого, рецидивуючого або метастатичного раку шийки матки, мають підвищений ризик виникнення венозної тромбоемболії. Явлення 3-5 ступеня тяжкості спостерігалися у 106% таких пацієнтів. Явлення венозної тромбоемболії 3-5 ступеня тяжкості повідомлялися у 7,6% пацієнтів з вперше діагностованою гліобластомою, які отримували бевацизумаб у комбінації з хіміотерапією та променевою терапією, порівняно з 8,0% пацієнтів, які отримували хіміотерапію та променеву терапію. Терапію препаратом Авегра® БІОКАД необхідно припинити при виникненні життєзагрозливого явища (4 ступінь тяжкості) венозної тромбоемболії, включаючи ТЕЛА, а при ступеню тяжкості венозної тромбоемболії ≤3 слід проводити ретельний моніторинг за станом пацієнта. Хронічна серцева недостатність Хронічна серцева недостатність (ХСН) виникала при застосуванні бевацизумабу за всіма показаннями, але переважно при метастатичному раку молочної залози. Спостерігалися як безсимптомне зниження фракції викиду лівого шлуночка, так і ХСН, що вимагала терапії або госпіталізації. ХСН 3 ступеня тяжкості та вище спостерігалася у 3,5% пацієнтів, які отримували бевацизумаб. У пацієнтів, які отримували бевацизумаб у комбінації з препаратами антрациклінового ряду, частота ХСН 3 ступеня тяжкості та вище не відрізнялася від наявних даних при терапії метастатичного раку молочної залози. У більшості пацієнтів спостерігалося покращення симптомів та/або фракції викиду лівого шлуночка при відповідному лікуванні. Дані про ризик розвитку ХСН у пацієнтів із ХСН ІІ-ІV класу за класифікацією Нью-Йоркської асоціації кардіологів (NYHA) в анамнезі відсутні. У більшості випадків ХСН виникала у пацієнтів з метастатичним раком молочної залози, які отримували терапію антрациклінами, променеву терапію на ділянку грудної клітки в анамнезі або з іншими факторами ризику розвитку ХСН. Необхідно виявляти обережність при призначенні препарату Авегра БІОКАД пацієнтам з клінічно значущим серцево-судинним захворюванням в анамнезі, таким як ішемічна хвороба серця або ХСН. У пацієнтів, які не отримували терапію препаратами антрациклінового ряду раніше, при застосуванні бевацизумабу та препаратів антрациклінового ряду не спостерігалося збільшення частоти ХСН будь-якого ступеня тяжкості порівняно з монотерапією препаратами антрациклінового ряду. ХСН 3 ступеня тяжкості і вище виникала дещо частіше в групі терапії бевацизумабом у комбінації з хіміотерапією в порівнянні з хіміотерапією, що відповідає й іншим даним, отриманим у пацієнтів з метастатичним раком молочної залози і не отримують супутню терапію антрациклінами. У пацієнтів з дифузною В-крупноклітинною лімфомою при терапії бевацизумабом та доксорубіцином у кумулятивній дозі понад 300 мг/м2 спостерігалося підвищення кількості нових випадків ХСН. При порівнянні терапії ритуксімаб/циклофосфамід/доксорубіцин/вінкрістин/преднізолон (R-CHOP) + бевацизумаб та R-CHOP кількість нових випадків не відрізнялася, але була вищою, ніж те, що спостерігалося при терапії доксорубіцином. Частота ХСН була вищою у групі R-CHOP + бевацизумаб. Загоєння ран Авегра® БІОКАД може негативно впливати на загоєння ран. При застосуванні бевацизумабу було зареєстровано серйозні випадки ускладнень загоєння ран із летальним результатом. Лікування препаратом Авегра® БІОКАД слід розпочинати не менше ніж через 28 днів після великого хірургічного втручання або при повному загоєнні хірургічної рани. При розвитку під час лікування ускладнень, пов'язаних із загоєнням рани, препарат Авегра БІОКАД необхідно тимчасово відмінити до повного загоєння рани. Введення препарату Авегра БІОКАД також необхідно тимчасово припинити у разі проведення планового хірургічного втручання. При терапії вперше діагностованої гліобластоми частота післяопераційних ускладнень загоєння ран 3-5 ступеня тяжкості (включаючи ускладнення після краніотомії) склала 3,3% у пацієнтів, які отримували бевацизумаб у комбінації з хіміотерапією та променевою терапією. Некротизуючий фасціїт Зареєстровані рідкісні випадки некротизуючого фасціїту (у тому числі з летальним кінцем) у пацієнтів, які отримували лікування бевацизумабом. Дане явище, як правило, розвивалося на тлі порушення загоєння ран, перфорації шлунково-кишкового тракту або утворення фістул. У разі виявлення некротизуючого фасціїту препарат Авегра® БІОКАД повинен бути скасований і негайно розпочато відповідне лікування. Протеїнурія Протеїнурія спостерігалася у 0,7%-54,7% пацієнтів, які отримували бевацизумаб. За ступенем тяжкості протеїнурія варіювала від безсимптомного транзиторного виявлення слідів білка в сечі і у 1,4% пацієнтів до нефротичного синдрому (протеїнурія 4 ступеня тяжкості). Протеїнурія 3 ступеня тяжкості зареєстрована у 8,1% пацієнтів, які отримували бевацизумаб за різними показаннями. Ризик розвитку протеїнурії підвищений у пацієнтів з артеріальною гіпертензією в анамнезі. Можливо, протеїнурія 1 ступеня залежить від дози бевацизумабу. При розвитку нефротичного синдрому препарат Авегра® Біокад необхідно відмінити. До початку та під час терапії препаратом Авегра БІОКАД рекомендується проводити аналіз сечі на протеїнурію. У більшості випадків при протеїнурії ≥2 г на добу терапія бевацизумабом тимчасово припинялася до зниження протеїнурії менше 2 г на добу. Гематологічні порушення При терапії бевацизумабом у комбінації з мієлотоксичними режимами хіміотерапії спостерігалося підвищення частоти розвитку тяжкої нейтропенії, фебрильної нейтропенії або інфекцій з тяжкою нейтропенією (включаючи випадки з летальним кінцем). Інфузійні реакції та реакції гіперчутливості У пацієнтів може спостерігатись підвищений ризик розвитку інфузійних реакцій/реакцій гіперчутливості. Існують дані про частіший розвиток анафілактичних реакцій та реакцій анафілактоїдного типу у пацієнтів, які отримували бевацизумаб у комбінації з хіміотерапією, порівняно з пацієнтами, які отримували тільки хіміотерапію. При вивченні бевацизумабу такі реакції спостерігалися часто (5% пацієнтів, які отримували бевацизумаб). Рекомендується ретельне спостереження за пацієнтом під час та після введення препарату Авегра® БІОКАД. У разі виникнення інфузійної реакції необхідно перервати інфузію та провести відповідні медичні заходи. Систематична премедикація не може бути гарантією відсутності інфузійних реакцій/реакцій гіперчутливості. Остеонекроз щелепи Повідомлялося про випадки остеонекрозу щелепи у онкологічних пацієнтів, які отримували бевацизумаб. Більшість з цих пацієнтів отримували бісфосфонати внутрішньовенно раніше або супутньої терапії; Остеонекроз щелепи є ідентифікованим ризиком для бісфосфонатів. Необхідно бути обережними при одночасному або послідовному застосуванні препарату Авегра® БІОКАД та бісфосфонатів внутрішньовенно. Інвазивні стоматологічні процедури є ідентифікованим фактором ризику. До початку лікування препаратом Авегра® БІОКАД слід провести стоматологічне обстеження та відповідні профілактичні стоматологічні заходи. По можливості слід уникати проведення інвазивних стоматологічних процедур у пацієнтів, які раніше отримували або отримують нині бісфосфонати внутрішньовенно. Інфекції При вивченні бевацизумабу у комбінації з хіміотерапією та променевою терапією у пацієнтів з вперше діагностованою гліобластомою частота інфекцій будь-якого ступеня тяжкості склала 54,4% (12,8% для інфекцій 3-5 ступеня тяжкості). Порушення з боку лабораторних показників При вивченні бевацизумабу відзначалося транзиторне підвищення концентрації сироваткового креатиніну (в 1,5-1,9 рази вище порівняно з вихідною концентрацією) з наявністю або відсутністю протеїнурії. Підвищення концентрації сироваткового креатиніну, що спостерігалося, не супроводжувалося вищою частотою клінічних проявів порушення функції нирок у пацієнтів, які отримували лікування бевацизумабом. Пацієнти похилого віку (старше 65 років) При призначенні препарату Авегра® БІОКАД пацієнтам старше 65 років існує підвищений ризик виникнення артеріальної тромбоемболії (включаючи розвиток інсульту, транзиторної ішемічної атаки, інфаркту міокарда), лейкопенії 3-4 ступеня тяжкості та тромбоцитопенії, а також , головного болю та стомлюваності порівняно з пацієнтами ≤ 65 років. При дослідженні бевацизумабу при метастатичному колоректальному раку підвищення частоти розвитку інших побічних реакцій, пов'язаних із застосуванням бевацизумабу (перфорації шлунково-кишкового тракту, ускладнення, пов'язані із загоєнням ран, ХСН та кровотечі), у пацієнтів старше 65 років у порівнянні з пацієнтами ≤ 65 років не відмічено. Вплив на дітородну функцію Чоловікам і жінкам дітородного віку під час лікування препаратом Авегра БІОКАД і, як мінімум, протягом 6 місяців після закінчення лікування необхідно використовувати надійні методи контрацепції. Авегра® БІОКАД може порушувати фертильність у жінок. Більшість пацієнток фертильність відновлювалася після припинення терапії бевацизумабом. Віддалені ефекти терапії бевацизумабом на фертильність невідомі. Вигодовування грудним молоком не рекомендується під час лікування препаратом Авегра БІОКАД і, як мінімум, протягом 6 місяців після закінчення терапії препаратом Авегра БІОКАД. Утилізація препарату Утилізація невикористаного препарату або з терміном придатності, що минув, повинна проводитися відповідно до вимог лікувального закладу.Умови відпустки з аптекЗа рецептомВідео на цю тему
3 854,00 грн
823,00 грн
Склад, форма випуску та упаковка1 мл розчину містить: Бевацизумаб 25 мг. Допоміжні речовини: α,α-трегалози дигідрат 60 мг, натрію дигідрофосфату моногідрат 5,8 мг, гідрофосфат натрію 1,2 мг, полісорбат 20 0,4 мг, вода для ін'єкцій до 1,0 мл. Концентрат для приготування розчину для інфузій 12,5 мг/0,5 мл, 100 мг/4 мл та 400 мг/16 мл. По 0,5, 4 або 16 мл препарату з концентрацією 25 мг/мл у флакони безбарвного нейтрального скла I гідролітичного класу, закупорені гумовими пробками, з обкатуванням алюмінієвими ковпачками. На кожен флакон наклеюють етикетку, що самоклеїться. По 1 флакону (по 0,5 мл препарату) в контурне осередкове впакування з плівки ПВХ. По 1 контурній комірковій упаковці з інструкцією із застосування в пачку з картону. По 1 флакону (по 4 та 16 мл препарату) разом з інструкцією із застосування в пачку з картону.ХарактеристикаАвегра® БІОКАД - рекомбінантне гіперхімерне (гуманізоване, наближене до людського) моноклональне антитіло, яке селективно пов'язується з біологічно активним фактором росту ендотелію судин (VEGF) та нейтралізує його. Препарат Бевацизумаб інгібує зв'язування фактора зростання ендотелію судин з його рецепторами на поверхні ендотеліальних клітин, що призводить до зниження васкуляризації та пригнічення росту пухлини.ФармакокінетикаВивчалася фармакокінетика бевацизумабу після внутрішньовенного введення (в/в) у різних дозах (0,1-10 мг/кг щотижня; 3-20 мг/кг кожні 2 або 3 тижні; 5 мг/кг кожні 2 тижні або 15 мг/кг кожні 3 тижні) у пацієнтів із різними солідними пухлинами. Фармакокінетика бевацизумабу, як і інших антитіл, описується двокамерною моделлю. Розподіл бевацизумабу характеризується низьким кліренсом, низьким об'ємом розподілу в центральній камері (Vc) та тривалим періодом напіввиведення, що дозволяє досягти підтримки необхідної терапевтичної концентрації препарату в плазмі при введенні 1 раз на 2-3 тижні. Кліренс бевацизумабу не залежить від віку пацієнта. За даними популяційного фармакокінетичного мета-аналізу значної різниці фармакокінетики бевацизумабу залежно від раси при включенні в аналіз маси тіла або залежно від віку не відзначалося (кореляція між кліренсом креатиніну та віком пацієнта відсутня [медіана віку – 59 років, а 5- -й відсотки - 37 і 76 років]). Кліренс бевацизумабу на 30% вище у пацієнтів з низьким рівнем альбуміну та на 7% вище у пацієнтів з великою пухлинною масою порівняно з пацієнтами із середніми значеннями альбуміну та пухлинної маси. Розподіл Vc становить 2,73 л та 3,28 л у жінок та чоловіків, відповідно, що відповідає обсягу розподілу імуноглобулінів класу G (IgG) та інших моноклональних антитіл. Об'єм розподілу в периферичній камері (Vp) становить 1,69 л і 2,35 л у жінок та чоловіків, відповідно, при призначенні бевацизумабу з іншими протипухлинними препаратами. Після корекції дози з урахуванням маси тіла чоловіки Vc на 20% більше, ніж жінок. Метаболізм Після одноразового внутрішньовенного введення 125I-бевацизумабу його метаболічні характеристики аналогічні характеристикам природної молекули IgG, яка не зв'язується з VEGF. Метаболізм та виведення бевацизумабу відповідає метаболізму та виведенню ендогенного IgG, тобто. в основному здійснюється шляхом протеолітичного катаболізму у всіх клітинах організму, включаючи ендотеліальні клітини, а не через нирки та печінку. Зв'язування IgG з неонатальними рецепторами до кристалізуючого фрагменту IgG (FcRn-рецепторами) захищає його від клітинного метаболізму та забезпечує тривалий період напіввиведення. Виведення Фармакокінетика бевацизумабу у діапазоні доз від 1,5 до 10 мг/кг на тиждень має лінійний характер. Кліренс бевацизумабу становить 0,188 л/добу у жінок та 0,220 л/добу у чоловіків. Після корекції дози з урахуванням маси тіла у чоловіків кліренс бевацизумабу на 17% більший, ніж у жінок. Відповідно до двокамерної моделі період напіввиведення для жінок становить 18 днів, а для чоловіків – 20 днів. Фармакокінетика у спеціальних груп пацієнтів Пацієнти похилого віку (старше 65 років) Не виявлено значної різниці фармакокінетики бевацизумабу залежно від віку. Діти та підлітки Є обмежені дані фармакокінетики бевацизумабу у дітей та підлітків. Наявні дані свідчать про відсутність різниці між обсягом розподілу та кліренсом бевацизумабу у дітей, підлітків та дорослих пацієнтів із солідними пухлинами. Пацієнти з нирковою недостатністю Безпека та ефективність бевацизумабу у пацієнтів із нирковою недостатністю не вивчалася, т.к. нирки не є основними органами метаболізму та виведення бевацизумабу. Пацієнти з печінковою недостатністю Безпека та ефективність бевацизумабу у пацієнтів із печінковою недостатністю не вивчалася, т.к. печінка не є основним органом метаболізму та виведення бевацизумабу.ФармакодинамікаПрепарат Авегра® БІОКАД (бевацизумаб) – гуманізоване рекомбінантне гіперхімерне моноклональне антитіло, яке селективно пов'язується з біологічно активним фактором росту ендотелію судин (vascular endothelial growth factor – VEGF) та нейтралізує його. Бевацизумаб пригнічує зв'язування фактора росту ендотелію судин з його рецепторами 1 і 2 типу (Flt-1, KDR) на поверхні ендотеліальних клітин, що призводить до зниження васкуляризації та пригнічення росту пухлини. Бевацизумаб містить повністю людські каркасні ділянки з визначальними комплементарними ділянками гіперхимерного антитіла миші, що зв'язуються з VEGF. Бевацизумаб отримують за технологією рекомбінантної дезоксирибонуклеїнової кислоти (ДНК) в системі експресії, представленої клітинами яєчників китайського хом'ячка. Бевацизумаб складається з 214 амінокислот і має молекулярну вагу близько 149 000 дальтон. Введення бевацизумабу призводить до пригнічення метастатичного прогресування захворювання та зниження мікросудинної проникності при різних пухлинах людини, включаючи рак ободової кишки, молочної залози, підшлункової залози та передміхурової залози. Доклінічні дані щодо безпеки Канцерогенний та мутагенний потенціал бевацизумабу не вивчався. При введенні тваринам бевацизумабу спостерігалася ембріотоксична та тератогенна дія. У тварин з відкритими зонами зростання, що активно зростають, застосування бевацизумабу асоціювалося з дисплазією хрящової пластини.ІнструкціяПеред застосуванням розчин необхідно оглянути на предмет механічних включень та зміни кольору. Препарат Авегра® БІОКАД не містить протимікробного консерванту, тому необхідно забезпечувати стерильність приготовленого розчину та використовувати його негайно. Якщо препарат не використовується одразу, то час та умови зберігання приготовленого розчину є відповідальністю користувача. Зберігати приготований розчин можна не більше 24 годин при температурі від +2°С до +8°С, якщо розведення проводять у контрольованих та валідованих асептичних умовах. Хімічна та фізична стабільність приготованого розчину зберігаються протягом 48 годин при температурі від +2°С до +30°С у 0,9% розчині натрію хлориду. Невикористаний препарат, що залишився у флаконі, знищують, оскільки він не містить консервантів.Показання до застосуванняКолоректальний рак; рак молочної залози; рак легені; рак нирки; гліобластома; рак яєчника; рак шийки матки, маткової труби; первинний рак очеревини.Протипоказання до застосуванняПідвищена чутливість до бевацизумабу або до будь-якого іншого компонента препарату, препаратів на основі клітин яєчників китайського хом'ячка або інших рекомбінантних людських або наближених до людських антитіл. Вагітність та період годування груддю. Дитячий вік до 18 років, ниркова та печінкова недостатність (ефективність та безпека застосування не встановлені). З обережністю При артеріальній тромбоемболії в анамнезі; цукровий діабет; старше 65 років; уродженому геморагічному діатезі та набутій коагулопатії; при прийомі антикоагулянтів на лікування тромбоемболії до початку терапії бевацизумабом; клінічно значущому серцево-судинному захворюванні (ішемічна хвороба серця або хронічна серцева недостатність в анамнезі); артеріальної гіпертензії; венозної тромбоемболії; загоєнні ран; кровотечі/кровохаркання; шлунково-кишкової перфорації в анамнезі; синдром задньої оборотної енцефалопатії; нейтропенії; протеїнурії.Вагітність та лактаціяЗастосування препарату протипоказане під час вагітності. Жінкам дітородного віку під час лікування препаратом Авегра БІОКАД і, як мінімум, протягом 6 місяців після закінчення лікування необхідно використовувати надійні методи контрацепції. Вигодовування грудним молоком не рекомендується під час лікування препаратом Авегра БІОКАД і, як мінімум, протягом 6 місяців після закінчення терапії препаратом Авегра БІОКАД.Побічна діяНайбільш серйозні побічні дії: перфорації шлунково-кишкового тракту, крововиливи, включаючи легеневі кровотечі/кровохаркання (найчастіше зустрічаються у пацієнтів з недрібноклітинним раком легені), артеріальна тромбоемболія. У пацієнтів, які отримували бевацизумаб, найчастіше спостерігалися підвищення артеріального тиску, слабкість або астенія, діарея і біль у животі. Підвищення артеріального тиску та розвиток протеїнурії, ймовірно, має дозозалежний характер. Нижче представлені побічні реакції всіх ступенів тяжкості за класифікацією Національного інституту раку (NCI-CTC), що зустрічалися у пацієнтів, які отримували бевацизумаб у комбінації з різними хіміотерапевтичними режимами за всіма показаннями. Для опису частоти побічних реакцій використовуються такі категорії: дуже часто (≥10%), часто (≥1% – менше 10%), нечасто (≥0,1% – менше 1%), рідко (≥0,01% – менше 0,1%) та дуже рідко (менше 0,01%), частота невідома. Небажані реакції віднесені до певної категорії відповідно до найбільшої частоти виникнення. У межах однієї категорії частоти небажані реакції представлені порядку зниження серйозності. Деякі з перелічених небажаних реакцій часто спостерігаються при хіміотерапії, проте бевацизумаб у комбінації з хіміотерапевтичними препаратами може посилювати прояв цих реакцій. Приклади включають долоново-підошовний синдром при терапії капецитабіном або пегільованим ліпосомальним доксорубіцином, периферичну сенсорну нейропатію при терапії паклітакселом або оксаліплатином, ураження нігтів або алопецію при терапії паклітакселом. Порушення з боку крові та лімфатичної системи: дуже часто – фебрильна нейтропенія, лейкопенія, нейтропенія, тромбоцитопенія; часто – анемія, лімфоцитопенія. Порушення з боку нервової системи: дуже часто – периферична сенсорна нейропатія, дисгевзія, біль голови, дизартрія; часто – інсульт, синкопе, сонливість. Порушення з боку органу зору: дуже часто – порушення зору, підвищена сльозотеча. Порушення серця: часто – хронічна серцева недостатність, суправентрикулярна тахікардія. Порушення з боку судин: дуже часто – підвищення артеріального тиску, венозна емболія; часто – артеріальна тромбоемболія, тромбоз глибоких вен, кровотеча, у тому числі легенева, внутрішньочерепна, з боку слизової оболонки та шкіри, ШКТ та пухлини. Порушення з боку дихальної системи, органів грудної клітки та середостіння: дуже часто – задишка, носова кровотеча, риніт; часто – легенева кровотеча, кровохаркання, тромбоемболія легеневої артерії (ТЕЛА), гіпоксія. Порушення з боку шлунково-кишкового тракту: дуже часто – анорексія, діарея, нудота, блювання, біль у животі, запор, стоматит, ректальна кровотеча; часто - перфорація шлунково-кишкового тракту, непрохідність кишечника, у тому числі обтураційна, нориці між піхвою і прямою кишкою (найчастіше зустрічається варіант нориці між піхвою і ШКТ), гастроінтестинальні розлади, біль у прямій кишці. Порушення з боку печінки та жовчовивідних шляхів: частота невідома – перфорація жовчного міхура. Порушення з боку шкіри та підшкірних тканин: дуже часто – ускладнення загоєння ран, ексфоліативний дерматит, сухість шкіри, зміна кольору шкіри; часто – долонно-підошовний синдром, запалення підшкірно-жирової клітковини. Порушення з боку скелетно-м'язової та сполучної тканини: дуже часто – артралгія; часто – нориці, м'язова слабкість, міалгія, біль у спині. Порушення з боку нирок та сечовивідних шляхів: дуже часто – протеїнурія; часто – інфекція сечовивідних шляхів. Порушення з боку статевих органів та молочної залози: дуже часто – недостатність функції яєчників (аменорея тривалістю 3 міс. і більше (концентрація фолікулостимулюючого гормону (ФСГ) ≥ 30 мМЕ/мл при негативному тесті на вагітність з визначенням бета хоріонічного гонадотропіну людини) у сироватці), часто – біль у малому тазі. Загальні розлади та порушення у місці введення: дуже часто – болі, у тому числі у місці введення препарату, астенія, підвищена втома, пірексія, запалення слизових оболонок різної локалізації, зниження маси тіла, пароніхія; часто – летаргія, загальмованість, сепсис, абсцес, целюліт, приєднання вторинних інфекцій, дегідратація. Лабораторні та інструментальні дані: гіперглікемія, гіпокаліємія, гіпонатріємія, збільшення протромбінового часу, збільшення міжнародного нормалізованого відношення (МНО). Післяреєстраційний досвід застосування бевацизумабу Порушення з боку нервової системи: рідко – синдром задньої оборотної енцефалопатії; дуже рідко – гіпертензивна енцефалопатія. Порушення з боку судин: частота невідома – тромботична мікроангіопатія нирок, що клінічно проявляється протеїнурією. Порушення з боку дихальної системи, органів грудної клітки та середостіння: часто – дисфонія; частота невідома – перфорація носової перегородки, легенева гіпертензія. Порушення шлунково-кишкового тракту: частота невідома – гастроінтестинальна виразка. Порушення з боку печінки та жовчовивідних шляхів: частота невідома – перфорація жовчного міхура. Порушення з боку скелетно-м'язової та сполучної тканини: частота невідома – остеонекроз щелепи (в основному у пацієнтів, які отримували супутню терапію бісфосфонатами або отримували терапію бісфосфонатами раніше), остеонекроз іншої локалізації (не нижньощелепної). Загальні розлади та порушення у місці введення: рідко – некротизуючий фасціїт, як правило, на тлі порушення загоєння ран, перфорації шлунково-кишкового тракту або утворення фістули; частота невідома- реакції гіперчутливості, інфузійні реакції, з наступними можливими одночасними проявами: задишка/утруднення дихання, «припливи»/почервоніння/висип, зниження або підвищення артеріального тиску, зниження насичення киснем, біль у грудях, озноб і нудота/блювота. Уроджені, спадкові та генетичні порушення: випадки аномалій розвитку плода спостерігалися у жінок, які отримували бевацизумаб у монотерапії або у комбінації з відомими ембріотоксичними хіміотерапевтичними препаратами.Взаємодія з лікарськими засобамиФармакокінетична взаємодія Вплив протипухлинних препаратів на фармакокінетику бевацизумабу: Не було зареєстровано клінічно значущого впливу на фармакокінетику бевацизумабу при сумісному з хіміотерапією застосуванні. Не виявлено статистично або клінічно значимих відмінностей кліренсу бевацизумабу у пацієнтів, які отримували монотерапію, та у пацієнтів, які отримували бевацизумаб у комбінації з інтерфероном альфа-2а, ерлотинібом або хіміотерапевтичними препаратами (ІФО, ФУ/ЛВ, карбоплатин/пак гемці-табін). Вплив бевацизумабу на фармакокінетику інших протипухлинних препаратів: Не було зареєстровано клінічно значущого впливу бевацизумабу на фармакокінетику супутніх препаратів: інтерферону альфа-2а, ерлотиніб (та його активний метаболіт OSI-240); або хіміотерапевтичних препаратів: іринотекан (і його активний метаболіт SN38), капецитабін, оксаліплатин, (визначалося за вільним та загальним рівнем платини) та цисплатин. Достовірних даних про вплив бевацизумабу на фармакокінетику гемцитабіну немає. Фармакодинамічна взаємодія: Комбінація бевацизумабу та сунітінібу: При застосуванні бевацизумабу (10 мг/кг один раз на 2 тижні) у комбінації із сунітінібом (50 мг щодня) у пацієнтів з метастатичним нирково-клітинним раком зареєстровані випадки розвитку мікроангіопатичної гемолітичної анемії (МАГА). МАГА відноситься до підгрупи гемолітичних анемій, яка може виявлятися фрагментацією еритроцитів, анемією та тромбоцитопенією. У деяких пацієнтів додатково спостерігаються неврологічні порушення, підвищення концентрації креатиніну, артеріальна гіпертензія, включаючи гіпертонічний криз. Ці симптоми були оборотні після припинення терапії бевацизумабом та сунітінібом. Комбінація з хіміотерапією на основі препаратів платини або таксанів Підвищення частоти розвитку тяжкої нейтропенії, фебрильної нейтропенії або інфекцій з або без тяжкої нейтропенії (включаючи випадки з летальним результатом) спостерігалися в основному у пацієнтів, які отримували хіміотерапію на основі таксанів або препаратів платини для лікування недрібноклітинного раку легені та метастатичного раку молочної залози. Променева терапія: При застосуванні бевацизумабу у комбінації з променевою терапією та хіміотерапією (темозоломідом) у пацієнтів із вперше діагностованою гліобластомою нових небажаних явищ, асоційованих з бевацизумабом, не зареєстровано. Безпека та ефективність бевацизумабу в комбінації з променевою терапією за інших показань не встановлена. Моноклональні антитіла, специфічні до рецепторів епітеліального фактора росту (EGFR) людини, у комбінації з хіміотерапевтичними режимами, що містять бевацизумаб. Спеціальних досліджень лікарської взаємодії не проводилося. Не слід застосовувати моноклональні антитіла до рецепторів епітеліального фактора росту (EGFR) для лікування метастатичного колоректального раку в комбінації з хіміотерапевтичними режимами, що містять бевацизумаб. Результати рандомізованих досліджень III фази (PACCE та CAIRO-23) у пацієнтів з метастатичним колоректальним раком припускають, що застосування моноклональних антитіл до EGFR (панитумумаб та цетуксимаб) у комбінації з бевацизумабом та хіміотерапією асоціюється зі зниженням показників виживання та безвиходу. збільшенням токсичності при порівнянні із застосуванням тільки бевацизумабу та хіміотерапії.Спосіб застосування та дозиПрепарат Авегра БІОКАД вводять тільки внутрішньовенно краплинно; Вводити препарат внутрішньовенно струминно не можна! Препарат Авегра БІОКАД не призначений для інтравітреального введення. Препарат Авегра БІОКАД фармацевтично несумісний з розчинами декстрози. Необхідну кількість препарату Авегра БІОКАД розводять до необхідного об'єму 0,9% розчином натрію хлориду з дотриманням правил асептики. Концентрація бевацизумабу в приготовленому розчині повинна бути в межах 1,4-16,5 мг/мл. Початкову дозу препарату вводять протягом 90 хвилин як внутрішньовенної інфузії. Якщо перша інфузія добре переноситься, другу інфузію можна проводити протягом 60 хвилин. Якщо інфузія протягом 60 хвилин добре переноситься, всі наступні інфузії можна проводити протягом 30 хвилин. Не рекомендується знижувати дозу препарату Авегра БІОКАД через небажані явища. У разі необхідності лікування препаратом Авегра® БІОКАД слід повністю або тимчасово припинити. Стандартний режим дозування Метастатичний колоректальний рак: Як перша лінія терапії: 5 мг/кг один раз на 2 тижні або 7,5 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії, тривало. Рекомендується проводити терапію препаратом Авегра БІОКАД до появи ознак прогресування захворювання або до неприйнятної токсичності. Як друга лінія терапії: пацієнти, які раніше отримували терапію препаратом Авегра® БІОКАД, після першого прогресування захворювання можуть продовжити лікування препаратом Авегра® БІОКАД за умови зміни режиму хіміотерапії: при прогресуванні захворювання після терапії першої лінії, що включала препарат Авегра БІОКАД: 5 мг/кг один раз на 2 тижні або 7,5 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії, тривало; при прогресуванні захворювання після терапії першої лінії, що не включала препарат Авегра БІОКАД: 10 мг/кг один раз на 2 тижні або 15 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії, тривало. Місцево-рецидивний або метастатичний рак молочної залози (РМЗ): 10 мг/кг один раз на 2 тижні у вигляді внутрішньовенної інфузії, тривало. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авегра БІОКАД слід припинити. Поширений неоперабельний, метастатичний або рецидивуючий неплоскоклітинний недрібноклітинний рак легені Перша лінія терапії недрібноклітинного раку легені в комбінації з хіміотерапією на основі препаратів платини Препарат Авегра® БІОКАД призначається додатково до хіміотерапії на препарат Авегра® БІОКАД призначається додатково до хіміотерапії на основі препаратів платини (максимальна тривалість хіміотерапії 6 циклів), далі введення препарату Авегра® БІОКАД триває у вигляді монотерапії. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авегра® БІОКАД слід припинити. Рекомендовані дози: 7,5 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії додатково до хіміотерапії на основі цисплатину; 15 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії додатково до хіміотерапії на основі карбоплатину. Перша лінія терапії недрібноклітинного раку легені з активуючими мутаціями в гені EGFR у комбінації з ерлотинібом 15 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії додатково до терапії ерлотинібом. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авегра БІОКАД слід припинити. Інформацію про вибір пацієнтів та дози див. у повній інструкції з медичного застосування на ерлотиніб. Поширений та/або метастатичний нирково-клітинний рак: 10 мг/кг один раз на 2 тижні у вигляді внутрішньовенної інфузії, тривало. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авегра БІОКАД слід припинити. Гліобластома (гліома IV ступеня злоякісності за класифікацією ВООЗ): При вперше діагностованому захворюванні: 10 мг/кг один раз на 2 тижні у вигляді внутрішньовенної інфузії в комбінації з променевою терапією та темозоломідом протягом 6 тижнів. Після 4-тижневої перерви введення препарату Авегра БІОКАД відновлюють у дозі 10 мг/кг один раз на 2 тижні у комбінації з темозоломідом. Темозоломід призначають 4-тижневими циклами, тривалість терапії темозоломідом – до 6 циклів. Далі введення препарату Авегра БІОКАД триває у вигляді монотерапії в дозі 15 мг/кг один раз на 3 тижні. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авегра БІОКАД слід припинити. При рецидивному захворюванні: 10 мг/кг один раз на 2 тижні у вигляді внутрішньовенної інфузії, тривало. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авегра БІОКАД слід припинити. Епітеліальний рак яєчника, маткової труби та первинний рак очеревини: Як перша лінія терапії: 15 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії додатково до карбоплатину та паклітакселу (максимальна тривалість хіміотерапії 6 циклів), далі введення препарату Авегра БІОКАД триває у вигляді монотерапії. Загальна тривалість терапії препаратом Авегра БІОКАД – 15 місяців. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авегра БІОКАД слід припинити. При рецидивному захворюванні: чутливому до препаратів платини: 15 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії у комбінації з карбоплатином та гемцитабіном (6–10 циклів), далі введення препарату Авегра БІОКАД триває у вигляді монотерапії. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авегра БІОКАД слід припинити. резистентному до препаратів платини: 10 мг/кг один раз на 2 тижні у вигляді внутрішньовенної інфузії в комбінації з одним з наступних препаратів: паклітакселом, топотеканом (при «тижневому» режимі введення топотекану – тобто в 1, 8 та 15-й дні кожні 4 тижні) або пегільованим ліпосомальний доксорубіцин або 15 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії в комбінації з топотеканом, що застосовується щодня протягом 5 послідовних днів кожні 3 тижні. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авегра БІОКАД слід припинити. Персистуючий, рецидивуючий або метастатичний рак шийки матки 15 мг/кг один раз на 3 тижні у вигляді внутрішньовенної інфузії в комбінації з хіміотерапевтичними режимами: паклітаксел та цисплатин або паклітаксел та топотекан. При появі ознак прогресування захворювання або неприйнятної токсичності терапію препаратом Авегра БІОКАД слід припинити. Застосування у спеціальних груп пацієнтів Діти та підлітки Безпека та ефективність препарату Авегра® БІОКАД у дітей та підлітків не встановлена. Препарат Бевацизумаб протипоказаний дітям віком до 18 років. У публікаціях описані спостерігалися у пацієнтів, що отримували бевацизумаб, віком до 18 років випадки остеонекрозу різної локалізації крім остеонекрозу щелепи. Пацієнти похилого віку (старше 65 років) Корекції дози у пацієнтів старше 65 років не потрібні. Пацієнти з нирковою недостатністю: Безпека та ефективність бевацизумабу у пацієнтів з нирковою недостатністю не вивчалась. Пацієнти з печінковою недостатністю: Безпека та ефективність бевацизумабу у пацієнтів із печінковою недостатністю не вивчалась.ПередозуванняПри призначенні бевацизумабу у максимальній дозі 20 мг/кг кожні 2 тижні внутрішньовенно у кількох пацієнтів відмічено головний біль (мігрень) тяжкого ступеня тяжкості. При передозуванні можливе посилення перелічених вище дозозалежних побічних явищ. Специфічного антидоту немає. Лікування симптоматичне.Запобіжні заходи та особливі вказівкиЛікування препаратом Авегра® БІОКАД можна проводити лише під наглядом лікаря, який має досвід застосування протипухлинної терапії. Перфорації шлунково-кишкового тракту (ЖКТ) та жовчного міхура У пацієнтів, які отримують бевацизумаб, існує підвищений ризик розвитку перфорації шлунково-кишкового тракту (ЖКТ) та жовчного міхура. Спостерігалися тяжкі випадки перфорації шлунково-кишкового тракту, у тому числі і фатальні (у 0,2%-1% усіх пацієнтів, які отримували бевацизумаб). При застосуванні бевацизумабу у пацієнтів з персистуючим, рецидивуючим або метастатичним раком шийки матки випадки перфорації ШКТ (всіх ступенів тяжкості) спостерігалися у 3,2% пацієнтів, усі ці пацієнти раніше отримували променеву терапію. Клінічна картина перфорацій ШКТ відрізнялася за тяжкістю і варіювала від ознак вільного газу при рентгенографії черевної порожнини, які зникали без лікування, до перфорацій з абсцесом черевної порожнини та летальним кінцем. У деяких випадках відбулося вихідне внутрішньоочеревинне запалення в результаті виразкової хвороби шлунка, некрозу пухлини, дивертикуліту або коліту, асоційованого з хіміотерапією. Зв'язок між розвитком внутрішньочеревного запалення та перфорацій ШКТ та терапією бевацизумабом не встановлений. При розвитку перфорації ШКТ лікування препаратом Авегра БІОКАД слід припинити. Свищі ШКТ У пацієнтів з метастатичним колоректальним раком та раком яєчника нориці шлунково-кишкового тракту (всіх ступенів тяжкості) виникали у 2% пацієнтів, рідше при інших локалізаціях пухлини. Пацієнти, які отримували терапію бевацизумабом для лікування персистуючого, рецидивуючого або метастатичного раку шийки матки, можуть мати підвищений ризик утворення свищів між піхвою та будь-яким відділом ШКТ (шлунково-кишково-піхвові свищі). При вивченні застосування бевацизумабу у пацієнтів з персистуючим, рецидивним або метастатичним раком шийки матки частота утворення шлунково-кишково-піхвових свищів склала 8,3%, у всіх випадках раніше проводилася променева терапія органів малого тазу. У пацієнтів, які мають шлунково-кишково-піхвовий свищ, може також мати місце кишкова непрохідність і може знадобитися необхідність хірургічного втручання, у тому числі накладання стоми. Свищі інших локалізацій (крім відділів ШКТ) Пацієнти можуть мати підвищений ризик розвитку нориці під час терапії препаратом Авегра® БІОКАД. При терапії бевацизумабом зареєстровані серйозні випадки утворення нориць, включаючи випадки з летальним результатом. При вивченні бевацизумабу у пацієнтів з персистуючим, рецидивуючим або метастатичним раком шийки матки випадки утворення нориць негастроінтестинальної локалізації (піхвових, сечопузирних або жіночих статевих шляхів) спостерігалися у 1,8% пацієнтів, які отримували бевацизум. Нечасто (≥0,1% - менше 1%) реєструвалися випадки утворення нориць інших локалізацій (бронхоплевральні, біліарні). Утворення свищів частіше спостерігається в перші 6 місяців терапії бевацизумабом, але може виникати через 1 тиждень, так і через 1 рік і пізніше після початку терапії. При виникненні трахео-езофагеальної нориці або нориці будь-якої локалізації 4 ступеня тяжкості терапію препаратом Авегра® БІОКАД слід відмінити. Існують обмежені відомості про продовження використання бевацизумабу у пацієнтів із норицями інших локалізацій. При виникненні внутрішньої нориці, що не проникає в ШКТ, слід розглянути питання про відміну препарату Авегра БІОКАД. Кровотечі У пацієнтів, які отримують препарат Авегра БІОКАД, підвищений ризик виникнення кровотеч, особливо кровотеч з пухлини. Препарат Авегра® БІОКАД слід відмінити при виникненні кровотечі 3 або 4 ступеня тяжкості за класифікацією NCI-CTC. Загальна частота виникнення кровотеч 3-5 ступеня тяжкості при застосуванні бевацизумабу за всіма показаннями становить 0,4-6,9%. Найчастіше спостерігалися кровотечі з пухлини або невеликі кровотечі з боку слизової оболонки та шкіри (наприклад, носова кровотеча). Найчастіше спостерігалися носові кровотечі 1 ступеня тяжкості за класифікацією NCI-CTC, що тривали менше 5 хвилин, які вирішилися без медичного втручання та не вимагали зміни дозування бевацизумабу. Частота невеликих кровотеч із боку слизової оболонки та шкіри залежить від дози препарату. Рідше виникали невелика кровоточивість ясен чи вагінальні кровотечі. Рясні або масивні легеневі кровотечі/кровохаркання спостерігалися переважно при недрібноклітинному раку легені. Прийом протиревматичних/протизапальних препаратів, антикоагулянтів, попередня променева терапія, атеросклероз, центральне розташування пухлини, утворення каверни до або під час лікування є можливими факторами ризику розвитку легеневих кровотеч/кровохаркання, при цьому тільки для плоскоклітинного раку легкого встановлений статистично. Пацієнти, які недавно мали кровотечу/кровохаркання (більше 2,5 мл крові), не повинні отримувати препарат Авегра® БІОКАД. У пацієнтів з колоректальним раком можливі кровотечі ШКТ, пов'язані з пухлиною, у тому числі ректальна кровотеча та мелена. Рідко спостерігалися кровотечі, у тому числі внутрішньочерепні крововиливи, у пацієнтів із метастатичним ураженням центральної нервової системи (ЦНС) або з гліобластомою. Необхідно проводити моніторинг симптомів внутрішньочерепних крововиливів, у разі їх виникнення скасувати терапію препаратом Авегра БІОКАД. У пацієнтів з вродженим геморагічним діатезом, набутою коагулопатією або отримували повну дозу антикоагулянтів з приводу тромбоемболії, перед призначенням препарату Авегра® БІОКАД слід бути обережним через відсутність інформації про профіль безпеки препарату у таких пацієнтів. Не спостерігалося підвищення частоти розвитку кровотечі 3 ступеня тяжкості та вище у пацієнтів, які отримували бевацизумаб та варфарин. Порушення з боку органу зору Повідомлялися окремі випадки, а також серії випадків серйозних небажаних явищ з боку органу зору (включно з інфекційним ендофтальмітом та іншими запальними захворюваннями) після незареєстрованого інтравітреального введення бевацизумабу. Деякі з цих явищ призвели до втрати гостроти зору різного ступеня важкості, включаючи стійку сліпоту. Препарат Авегра БІОКАД не призначений для інтравітреального введення. Артеріальна гіпертензія При вивченні застосування бевацизумабу, за винятком пацієнтів, які отримували бевацизумаб у комбінації з ерлотінібом як першу лінію терапії неплоскоклітинного недрібноклітинного раку легені з активуючими мутаціями в гені EGFR, загальна частота виникнення артеріальної гіпертензії всіх степенів. Загальна частота виникнення артеріальної гіпертензії 3-4 ступенів тяжкості за класифікацією NCI-CTC склала 0,4-17,9%; 4 ступеня тяжкості (гіпертонічний криз) спостерігалася у 1% пацієнтів. У пацієнтів, які отримували бевацизумаб, у комбінації з ерлотинібом як першу лінію терапії неплоскоклітинного недрібноклітинного раку легені з активуючими мутаціями в гені EGFR, артеріальна гіпертензія всіх ступенів тяжкості спостерігалася з частотою 77,3%; артеріальна гіпертензія 3-го ступеня тяжкості спостерігалася у 60% пацієнтів; явищ артеріальної гіпертензії 4-го чи 5-го ступеня тяжкості відзначено не було. Клінічні дані безпеки дозволяють припустити, що частота випадків підвищення артеріального тиску (АТ), ймовірно, залежить від дози бевацизумабу. Препарат Авегра® БІОКАД може бути призначений лише хворим із попередньо компенсованою артеріальною гіпертензією з подальшим контролем АТ. Інформація щодо впливу бевацизумабу у пацієнтів з неконтрольованою артеріальною гіпертензією на момент початку терапії відсутня. У пацієнтів з артеріальною гіпертензією, що потребує лікарської терапії, рекомендується тимчасово припинити терапію препаратом Авегра БІОКАД до досягнення нормалізації АТ. У більшості випадків нормалізація АТ досягається за допомогою стандартних антигіпертензивних засобів (інгібіторів ангіотензинперетворюючого ферменту (АПФ), діуретиків та блокаторів «повільних» кальцієвих каналів), підібраних індивідуально для кожного хворого. Скасування терапії бевацизумабом або госпіталізація були потрібні рідко. Дуже рідко спостерігалися випадки гіпертензивної енцефалопатії, деякі з летальним кінцем. Ризик виникнення артеріальної гіпертензії, що асоціюється з терапією бевацизумабом, не корелює з вихідними характеристиками хворого, супутнім захворюванням або супутньою терапією. Терапію препаратом Авегра® БІОКАД необхідно припинити за відсутності нормалізації АТ, розвитку гіпертонічного кризу або гіпертензивної енцефалопатії. Синдром задньої оборотної енцефалопатії При терапії бевацизумабом зареєстровані поодинокі випадки синдрому задньої оборотної енцефалопатії, що виявляється епілептичним нападом, головним болем, психічними порушеннями, порушенням зору, ураженням зорових центрів кори головного мозку, з або без артеріальної гіпертензії та іншими симптомами. Діагноз можна підтвердити за допомогою методів візуалізації головного мозку (переважно, за допомогою магнітно-резонансної томографії (МРТ)). У разі розвитку синдрому задньої оборотної енцефалопатії слід призначити симптоматичну терапію, ретельно контролювати АТ та відмінити препарат Авегра ® БІОКАД. Зазвичай, дозвіл або поліпшення симптоматики настає через кілька днів, однак у деяких пацієнтів спостерігалися неврологічні ускладнення. Безпека повторного призначення препарату Авегра БІОКАД у таких пацієнтів не встановлена.Артеріальна тромбоемболія При терапії бевацизумабом у комбінації з хіміотерапією частота артеріальної тромбоемболії, включаючи інсульт, транзиторну ішемічну атаку та інфарктміокарда та інші явища артеріальної тромбоемболії була вищою, ніж при призначенні лише хіміотерапії. Загальна частота виникнення випадків артеріальної тромбоемболії склала 5,9% (0,8% із летальним результатом). При виникненні артеріальної тромбоемболії терапію препаратом Авегра БІОКАД необхідно припинити. Артеріальна тромбоемболія в анамнезі, цукровий діабет або вік старше 65 років асоціюються з підвищеним ризиком виникнення артеріальної тромбоемболії під час лікування бевацизумабом. При лікуванні таких пацієнтів необхідно виявляти обережність. Венозна тромбоемболія Під час лікування препаратом Авегра БІОКАД є підвищений ризик розвитку венозної тромбоемболії (ТЕЛА, тромбоз глибоких вен, тромбофлебіт). Загальна частота виникнення венозної тромбоемболії (тромбоз глибоких вен та ТЕЛА) варіює від 2,8% до 17,3%. Явлення венозної тромбоемболії 3-5 ступеня тяжкості повідомлялися у 7,8% пацієнтів, які отримували бевацизумаб у комбінації з хіміотерапією. У пацієнтів, які перенесли явище венозної тромбоемболії та отримують терапію бевацизумабом та хіміотерапію, є підвищений ризик рецидиву венозної тромбоемболії. Пацієнти, які отримували бевацизумаб для лікування персистуючого, рецидивуючого або метастатичного раку шийки матки, мають підвищений ризик виникнення венозної тромбоемболії. Явлення 3-5 ступеня тяжкості спостерігалися у 106% таких пацієнтів. Явлення венозної тромбоемболії 3-5 ступеня тяжкості повідомлялися у 7,6% пацієнтів з вперше діагностованою гліобластомою, які отримували бевацизумаб у комбінації з хіміотерапією та променевою терапією, порівняно з 8,0% пацієнтів, які отримували хіміотерапію та променеву терапію. Терапію препаратом Авегра® БІОКАД необхідно припинити при виникненні життєзагрозливого явища (4 ступінь тяжкості) венозної тромбоемболії, включаючи ТЕЛА, а при ступеню тяжкості венозної тромбоемболії ≤3 слід проводити ретельний моніторинг за станом пацієнта. Хронічна серцева недостатність Хронічна серцева недостатність (ХСН) виникала при застосуванні бевацизумабу за всіма показаннями, але переважно при метастатичному раку молочної залози. Спостерігалися як безсимптомне зниження фракції викиду лівого шлуночка, так і ХСН, що вимагала терапії або госпіталізації. ХСН 3 ступеня тяжкості та вище спостерігалася у 3,5% пацієнтів, які отримували бевацизумаб. У пацієнтів, які отримували бевацизумаб у комбінації з препаратами антрациклінового ряду, частота ХСН 3 ступеня тяжкості та вище не відрізнялася від наявних даних при терапії метастатичного раку молочної залози. У більшості пацієнтів спостерігалося покращення симптомів та/або фракції викиду лівого шлуночка при відповідному лікуванні. Дані про ризик розвитку ХСН у пацієнтів із ХСН ІІ-ІV класу за класифікацією Нью-Йоркської асоціації кардіологів (NYHA) в анамнезі відсутні. У більшості випадків ХСН виникала у пацієнтів з метастатичним раком молочної залози, які отримували терапію антрациклінами, променеву терапію на ділянку грудної клітки в анамнезі або з іншими факторами ризику розвитку ХСН. Необхідно виявляти обережність при призначенні препарату Авегра БІОКАД пацієнтам з клінічно значущим серцево-судинним захворюванням в анамнезі, таким як ішемічна хвороба серця або ХСН. У пацієнтів, які не отримували терапію препаратами антрациклінового ряду раніше, при застосуванні бевацизумабу та препаратів антрациклінового ряду не спостерігалося збільшення частоти ХСН будь-якого ступеня тяжкості порівняно з монотерапією препаратами антрациклінового ряду. ХСН 3 ступеня тяжкості і вище виникала дещо частіше в групі терапії бевацизумабом у комбінації з хіміотерапією в порівнянні з хіміотерапією, що відповідає й іншим даним, отриманим у пацієнтів з метастатичним раком молочної залози і не отримують супутню терапію антрациклінами. У пацієнтів з дифузною В-крупноклітинною лімфомою при терапії бевацизумабом та доксорубіцином у кумулятивній дозі понад 300 мг/м2 спостерігалося підвищення кількості нових випадків ХСН. При порівнянні терапії ритуксімаб/циклофосфамід/доксорубіцин/вінкрістин/преднізолон (R-CHOP) + бевацизумаб та R-CHOP кількість нових випадків не відрізнялася, але була вищою, ніж те, що спостерігалося при терапії доксорубіцином. Частота ХСН була вищою у групі R-CHOP + бевацизумаб. Загоєння ран Авегра® БІОКАД може негативно впливати на загоєння ран. При застосуванні бевацизумабу було зареєстровано серйозні випадки ускладнень загоєння ран із летальним результатом. Лікування препаратом Авегра® БІОКАД слід розпочинати не менше ніж через 28 днів після великого хірургічного втручання або при повному загоєнні хірургічної рани. При розвитку під час лікування ускладнень, пов'язаних із загоєнням рани, препарат Авегра БІОКАД необхідно тимчасово відмінити до повного загоєння рани. Введення препарату Авегра БІОКАД також необхідно тимчасово припинити у разі проведення планового хірургічного втручання. При терапії вперше діагностованої гліобластоми частота післяопераційних ускладнень загоєння ран 3-5 ступеня тяжкості (включаючи ускладнення після краніотомії) склала 3,3% у пацієнтів, які отримували бевацизумаб у комбінації з хіміотерапією та променевою терапією. Некротизуючий фасціїт Зареєстровані рідкісні випадки некротизуючого фасціїту (у тому числі з летальним кінцем) у пацієнтів, які отримували лікування бевацизумабом. Дане явище, як правило, розвивалося на тлі порушення загоєння ран, перфорації шлунково-кишкового тракту або утворення фістул. У разі виявлення некротизуючого фасціїту препарат Авегра® БІОКАД повинен бути скасований і негайно розпочато відповідне лікування. Протеїнурія Протеїнурія спостерігалася у 0,7%-54,7% пацієнтів, які отримували бевацизумаб. За ступенем тяжкості протеїнурія варіювала від безсимптомного транзиторного виявлення слідів білка в сечі і у 1,4% пацієнтів до нефротичного синдрому (протеїнурія 4 ступеня тяжкості). Протеїнурія 3 ступеня тяжкості зареєстрована у 8,1% пацієнтів, які отримували бевацизумаб за різними показаннями. Ризик розвитку протеїнурії підвищений у пацієнтів з артеріальною гіпертензією в анамнезі. Можливо, протеїнурія 1 ступеня залежить від дози бевацизумабу. При розвитку нефротичного синдрому препарат Авегра® Біокад необхідно відмінити. До початку та під час терапії препаратом Авегра БІОКАД рекомендується проводити аналіз сечі на протеїнурію. У більшості випадків при протеїнурії ≥2 г на добу терапія бевацизумабом тимчасово припинялася до зниження протеїнурії менше 2 г на добу. Гематологічні порушення При терапії бевацизумабом у комбінації з мієлотоксичними режимами хіміотерапії спостерігалося підвищення частоти розвитку тяжкої нейтропенії, фебрильної нейтропенії або інфекцій з тяжкою нейтропенією (включаючи випадки з летальним кінцем). Інфузійні реакції та реакції гіперчутливості У пацієнтів може спостерігатись підвищений ризик розвитку інфузійних реакцій/реакцій гіперчутливості. Існують дані про частіший розвиток анафілактичних реакцій та реакцій анафілактоїдного типу у пацієнтів, які отримували бевацизумаб у комбінації з хіміотерапією, порівняно з пацієнтами, які отримували тільки хіміотерапію. При вивченні бевацизумабу такі реакції спостерігалися часто (5% пацієнтів, які отримували бевацизумаб). Рекомендується ретельне спостереження за пацієнтом під час та після введення препарату Авегра® БІОКАД. У разі виникнення інфузійної реакції необхідно перервати інфузію та провести відповідні медичні заходи. Систематична премедикація не може бути гарантією відсутності інфузійних реакцій/реакцій гіперчутливості. Остеонекроз щелепи Повідомлялося про випадки остеонекрозу щелепи у онкологічних пацієнтів, які отримували бевацизумаб. Більшість з цих пацієнтів отримували бісфосфонати внутрішньовенно раніше або супутньої терапії; Остеонекроз щелепи є ідентифікованим ризиком для бісфосфонатів. Необхідно бути обережними при одночасному або послідовному застосуванні препарату Авегра® БІОКАД та бісфосфонатів внутрішньовенно. Інвазивні стоматологічні процедури є ідентифікованим фактором ризику. До початку лікування препаратом Авегра® БІОКАД слід провести стоматологічне обстеження та відповідні профілактичні стоматологічні заходи. По можливості слід уникати проведення інвазивних стоматологічних процедур у пацієнтів, які раніше отримували або отримують нині бісфосфонати внутрішньовенно. Інфекції При вивченні бевацизумабу у комбінації з хіміотерапією та променевою терапією у пацієнтів з вперше діагностованою гліобластомою частота інфекцій будь-якого ступеня тяжкості склала 54,4% (12,8% для інфекцій 3-5 ступеня тяжкості). Порушення з боку лабораторних показників При вивченні бевацизумабу відзначалося транзиторне підвищення концентрації сироваткового креатиніну (в 1,5-1,9 рази вище порівняно з вихідною концентрацією) з наявністю або відсутністю протеїнурії. Підвищення концентрації сироваткового креатиніну, що спостерігалося, не супроводжувалося вищою частотою клінічних проявів порушення функції нирок у пацієнтів, які отримували лікування бевацизумабом. Пацієнти похилого віку (старше 65 років) При призначенні препарату Авегра® БІОКАД пацієнтам старше 65 років існує підвищений ризик виникнення артеріальної тромбоемболії (включаючи розвиток інсульту, транзиторної ішемічної атаки, інфаркту міокарда), лейкопенії 3-4 ступеня тяжкості та тромбоцитопенії, а також , головного болю та стомлюваності порівняно з пацієнтами ≤ 65 років. При дослідженні бевацизумабу при метастатичному колоректальному раку підвищення частоти розвитку інших побічних реакцій, пов'язаних із застосуванням бевацизумабу (перфорації шлунково-кишкового тракту, ускладнення, пов'язані із загоєнням ран, ХСН та кровотечі), у пацієнтів старше 65 років у порівнянні з пацієнтами ≤ 65 років не відмічено. Вплив на дітородну функцію Чоловікам і жінкам дітородного віку під час лікування препаратом Авегра БІОКАД і, як мінімум, протягом 6 місяців після закінчення лікування необхідно використовувати надійні методи контрацепції. Авегра® БІОКАД може порушувати фертильність у жінок. Більшість пацієнток фертильність відновлювалася після припинення терапії бевацизумабом. Віддалені ефекти терапії бевацизумабом на фертильність невідомі. Вигодовування грудним молоком не рекомендується під час лікування препаратом Авегра БІОКАД і, як мінімум, протягом 6 місяців після закінчення терапії препаратом Авегра БІОКАД. Утилізація препарату Утилізація невикористаного препарату або з терміном придатності, що минув, повинна проводитися відповідно до вимог лікувального закладу.Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептом
6 799,00 грн
6 756,00 грн
Склад, форма випуску та упаковкаЛіофілізат - 1 фл. Діюча речовина: Бортезоміб у формі тривимірного бороксину – 3,336 мг (у перерахунку на бортезоміб у формі мономеру – 3,5 мг); Допоміжна речовина: маннітол – 35,0 мг. По 38,336 мг (відповідає 3,5 мг бортезомібу) препарату у флакони безбарвного скла, закупорені гумовими пробками та обжаті алюмінієвими ковпачками з нанесеним номером серії або без нанесення номера серії, забезпеченими пластмасовими кришечками з написом "FL". 1 флакон разом з інструкцією із застосування у пачці з картону.Опис лікарської формиЛіофілізована маса чи порошок білого або майже білого кольору.Фармакотерапевтична групаПротипухлинний засіб.ФармакокінетикаПри внутрішньовенному струменевому введенні бортезомібу в дозах 1,0 мг/м2 та 1,3 мг/м2 пацієнтам з множинною мієломою максимальні концентрації (Сmах) у плазмі становлять відповідно 55-60 нг/мл та 110-115 нг/мл. При подальшому введенні бортезомібу максимальні концентрації у плазмі крові знаходяться в межах 60-110 нг/мл для дози 1,0 мг/м2 та 85-125 нг/мл для дози 1,3 мг/м2. Середній період напіввиведення бортезомібу при багаторазовому введенні становить 40-193 години. Бортезоміб швидше виводиться після першої дози порівняно з наступними дозами. Після першого введення в дозах 1,0 мг/м2 та 1,3 мг/м2 середній загальний кліренс становить відповідно 102 л/год та 112 л/год, а після наступних введень – відповідно 15-32 л/год. При введенні в дозі 13 мг/м2 підшкірно або внутрішньовенно пацієнтам з множинною мієломою загальна системна дія після повторного введення в тій же дозі була еквівалентною для обох шляхів введення. Схах після підшкірного введення (20,4 нг/мл) була нижчою, ніж після внутрішньовенного введення (223 нг/мл). Після одноразового або багаторазового введення в дозах 1,0 мг/м2 та 1,3 мг/м2 середній обсяг розподілу бортезомібу у пацієнтів із множинною мієломою становить 1659-3294 л (489-1884 л/м2). Це дозволяє припустити, що бортезоміб інтенсивно розподіляється у периферичних тканинах. При концентраціях бортезомібу 100-1000 нг/мл зв'язування препарату з білками плазми становить у середньому 83%. В умовах in vitro метаболізм бортезомібу переважно здійснюється ізоферментами цитохрому Р450 – CYP3A4, CYP2C19 та CYP1А2. Участь ізоферментів CYP2D6 та CYP2C9 у метаболізмі бортезомібу незначна. Основним шляхом метаболізму є відщеплення атомів бору з утворенням двох метаболітів, які надалі гідроксилюються з утворенням кількох інших метаболітів. Метаболіти бортезомібу не пригнічують протеасому 26S. Шляхи виведення бортезомібу у людини не вивчали. Вплив віку, статі та раси на фармакокінетику бортезомібу не вивчався. У пацієнтів з порушеннями функції печінки середнього та тяжкого ступеня спостерігається 60% збільшення ЛПС (площа під кривою "концентрація-час") бортезомібу порівняно з пацієнтами з нормальною функцією печінки. Для пацієнтів з порушеннями функції печінки середнього та тяжкого ступеня рекомендується зменшення початкової дози бортезомібу. Потрібне уважне спостереження таких пацієнтів. Легкі порушення функції печінки не впливають на фармакокінетику бортезомібу. Фармакокінетика бортезомібу в дозах 0,7-1,3 мг/м2 внутрішньовенно 2 рази та тиждень у пацієнтів з легкими, середніми або тяжкими порушеннями функції нирок, включаючи пацієнтів, які перебувають на діалізі, можна порівняти з фармакокінетикою препарату у пацієнтів з нормальною функцією нирок.ФармакодинамікаБортезоміб - це оборотний інгібітор хімотрипсинподобної активності 26S-протеасоми клітин ссавців. Ця протеасома є великим білковим комплексом, який розщеплює білки, кон'юговані з убіквітіном. Убіквітін-протеасомний шлях відіграє ключову роль у регуляції внутрішньоклітинної концентрації деяких білків і, таким чином, підтримує внутрішньоклітинний гомеостаз. Пригнічення активності протеасоми запобігає цьому селективному протеолізу, що може впливати на багато каскадів реакцій передачі сигналу в клітині. Порушення механізму підтримки гомеостазу може призводити до загибелі клітини, in vivo бортезоміб викликав уповільнення росту пухлини у багатьох експериментальних моделях, включаючи множинну мієлому. В експериментах in vitro, ex vivo та на тваринних моделях бортезоміб посилював диференціювання та активність остеобластів та інгібував функцію остеокластів. Ці ефекти спостерігалися у пацієнтів з множинною мієломою з множинними осередками остеолізу, які отримують терапію бортезомібом.Показання до застосуванняМножинна мієлома; мантійноклітинна лімфома у пацієнтів, які раніше отримали принаймні 1 лінію терапії.Протипоказання до застосуванняПідвищена чутливість до бортезомібу, бору та манітолу; гострі дифузні інфільтративні захворювання легень; ураження перикарда; одночасне застосування з сильними індукторами ізоферменту CYP3A4 (рифампіцин, карбамазепін, фенітоїн, фенобарбітал, звіробій продірявлений); вагітність та період годування груддю; дитячий та підлітковий вік до 18 років (відсутність досвіду застосування). З обережністю: Порушення функції печінки важкого та середнього ступеня; тяжкі порушення функції нирок; судоми або епілепсія в анамнезі; непритомність; діабетична нейропатія в анамнезі; одночасний прийом гіпотензивних препаратів; зневоднення на фоні діареї або блювання; запор; ризик розвитку хронічної серцевої недостатності; одночасний прийом інгібіторів або субстратів ізоферменту CYP3A4, одночасний прийом субстратів ізоферменту CYP2C9, пероральних гіпоглікемічних препаратів.Вагітність та лактаціяЗастосування препарату Бартізар під час вагітності та в період грудного вигодовування протипоказане. На час лікування препаратом слід припинити годування груддю.Побічна діяПоказники безпеки бортезомібу при застосуванні монотерапії подібні з відповідними показниками при застосуванні бортезомібу в комбінації з мелфаланом і преднізоном. Серйозні небажані реакції нечасто спостерігалися під час терапії бортезомібом та включали серцеву недостатність, синдром лізису пухлини, легеневу гіпертензію, синдром оборотної задньої енцефалопатії, гострі дифузні інфільтративні легеневі захворювання. Крім того, в окремих випадках спостерігалася вегетативна нейропатія. Найчастіше під час терапії бортезомібом відзначалися такі небажані реакції: нудота, діарея, запор, блювання, підвищена стомлюваність, лихоманка, тромбоцитопенія, анемії, нейтропенія, периферична нейропатія (в т.ч. сенсорна), головний біль, парестеза, , висип, оперізуючий герпес та міалгія. Нижче перераховані побічні ефекти, які були розцінені як імовірно або, можливо, пов'язані із застосуванням бортезомібу. Побічні дії згруповані за частотою появи: дуже часто (> 1/10), часто (≥ 1/100 до < 1/10), нечасто (≥ 1/1000 до < 1/100), рідко (≥ 1/10000 до < 1/1000), дуже рідко (<1/10000), частота невідома. Інфекційні та паразитарні захворювання: часто - простий герпес, оперізуючий герпес (у т. ч. дисемінований та офтальмогерпес), грибкові інфекції; нечасто - бактеріальні, вірусні інфекції, сепсис (включаючи септичний шок), бронхопневмонія, герпесвірусна інфекція, герпетичний менінгоенцефаліт, бактеріємія (в т.ч. стафілококова), ячмінь, грип, запалення шкіри, інфекції , зубні інфекції; рідко менінгіт (в т.ч. бактеріальний); Епштейна-Барр; вірусна інфекція, генітальний герпес, тонзиліт, мастоїдит, синдром хронічної втоми. Доброякісні, злоякісні та неуточнені новоутворення (включаючи кісти та поліпи): рідко – злоякісні новоутворення, плазмоцитарний лейкоз, карцинома нирки, новоутворення, грибоподібний мікоз, доброякісні новоутворення. З боку крові та лімфатичної системи: дуже часто – тромбоцитопенії, нейтропенія, анемія; часто - лейкопенія, лімфопенія; нечасто – панцитопенія, фебрильна нейтропенія, гемолітична анемія, лімфаденопатія, коагулопатія, лейкоцитоз; рідко – синдром дисемінованого внутрішньосудинного згортання (ДВС-синдром), тромбоцитоз, синдром підвищеної в'язкості крові, порушення з боку тромбоцитів, тромбоцитопенічна пурпура, порушення з боку крові, геморагічний діатез, лімфоцитарна інфільтрація. З боку імунної системи: нечасто – набряк Квінке, гіперчутливість; рідко – анафілактичний шок, амілоїдоз, реакції з утворенням імунних комплексів (тип III). З боку ендокринної системи: нечасто – синдром Іценко-Кушинга, гіпертиреоз, порушення секреції антидіуретичного гормону; рідко – гіпотиреоз. З боку обміну речовин та харчування: дуже часто – зниження апетиту; часто – зневоднення, гіпокаліємія, гіпонатріємія, гіперглікемія, зміна активності ферментів; нечасто - синдром лізису пухлини, відсутність збільшення маси тіла, гіпомагніємія, гіпофосфатемія, гіперкаліємія, гіперкальціємія, гіпернатріємія, гіперурикемія, цукровий діабет, затримка рідини, кахексія, гіпокальціємія, гіпоглікемія, зменшення маси тіла; рідко - гіпермагніємія, ацидоз, порушення водно-електролітного балансу, надмірне накопичення рідини, гіпохлоремія, гіповолемія, гіперхлоремія, гіперфосфатемія, порушення обміну речовин, дефіцит вітамінів групи В, дефіцит вітаміну В12, подагра, непереносимість алкоголю. Порушення психіки: часто - розлади та порушення настрою, тривожність, розлади та порушення сну; нечасто – зміни психічного статусу, галюцинації, психотичний розлад, сплутаність свідомості, збуджений стан; рідко – суїцидальні думки, розлад адаптації, делірій, зниження лібідо. З боку нервової системи: дуже часто – нейропатія, периферична сенсорна нейропатія, дизестезія, невралгія; часто - рухова нейропатія, втрата свідомості (в т. ч. непритомність), запаморочення, спотворення смаку, млявість, біль голови; нечасто - тремор, периферична сенсомоторна нейропатія, дискінезія, порушення рівноваги, втрата пам'яті (викл. деменцію), енцефалопатія, синдром задньої оборотної енцефалопатії, нейротоксичність, судоми, постгерпетична невралгія, розлад мови, синдром "неспокійних ніг", мс уваги, патологічні рефлекси, паросмія; рідко – внутрішньомозковий крововилив, внутрішньочерепний крововилив (в т.ч. субарахноїдальний), набряк мозку, транзиторна ішемічна атака, кома, дисбаланс вегетативної нервової системи, вегетативна нейропатія, параліч черепних нервів, параліч,парез, переднепритомний стан, синдром ураження стовбура мозку, порушення мозкового кровообігу, корінцевий синдром, психомоторна гіперактивність, компресія спинного мозку, когнітивні розлади, розлади руху, розлади нервової системи, радикуліт, слинотеча, гіпотонія м'язів. З боку органу зору: часто – навколоочковий набряк, порушення зору, кон'юнктивіт; зниження чіткості зору; нечасто – крововилив у око, інфекції повік, запалення очей, диплопія, сухість очей, подразнення очей, біль у газах, посилена сльозотеча, виділення з очей, гіперемія кон'юнктиви; рідко – ураження рогівки, екзофтальм, ретиніт, худоба, ураження очей (в т.ч. століття), дакріоаденіт, світлобоязнь, фотопсія. оптична нейропатія, сліпота. З боку органу слуху та лабіринтні порушення: часто – вертиго; нечасто – дзвін у вухах, порушення слуху (до глухоти), дискомфорт у ділянці вуха; рідко – кровотеча, вестибулярний нейроніт, порушення з боку вуха. З боку серця: часто – зупинка серця, серцево-судинні порушення (в т. ч. кардіогенний шок), інфаркт міокарда, стенокардія, розвиток та загострення хронічної серцевої недостатності, гіпокінезія шлуночків, зупинка синусового вузла, атріовентрикулярна блокада, тахікардія (в т.ч. ч. синусова та суправентрикулярна), аритмія, фібриляція передсердь, відчуття серцебиття; нечасто – тріпотіння передсердя, брадикардія, кардіопульмонарний шок, фібриляція серця (у т. ч. фібриляція передсердь), перикардит (у т. ч. ексудативний перикардит), кардіоміопатія, шлуночкова дисфункція; рідко – зниження фракції викиду лівого шлуночка, тампонада серця, аритмія шлуночкова тахісистолічна типу “пірует”, стенокардія нестабільна, захворювання клапанів серця, коронарна недостатність. З боку судин: часто – зниження артеріального тиску, ортостатична та постуральна гіпотензія, флебіт, гематома (у т. ч. периренальна), підвищення артеріального тиску; нечасто - васкуліт, інсульт, петехії, екхімоз, пурпура, зміна забарвлення вен, набухання вен, кровоточивість ран, "припливи" крові, тромбоз глибоких вен, тромбофлебіт, кровотеча, циркуляторний колапс (в т.ч. , гіперемія (у т. ч. окулярна); рідко – емболія легеневої артерії, емболія периферичних судин, лімфедема, блідість, еритромелолгія, вазодилатація, венозна недостатність. З боку дихальної системи, органів грудної клітки та середостіння: дуже часто – задишка; часто - задишка при фізичних навантаженнях, носова кровотеча, кашель, ринорея, інфекції верхніх та нижніх дихальних шляхів; нечасто - зупинка дихання, гіпоксія, плевральний випіт, набряк легень (в т.ч. гострий), бронхоспазм, респіраторний алкалоз, тахіпное, свистяче дихання, закладеність носа, хрипоту, риніт, гіпервентиляція легень, ортопное, у придаткових пазухах носа, почуття стиснення у горлі, кровохаркання, хронічна обструктивна хвороба легень, гіпоксемія, плеврит, дисфонія; рідко - пневмоніт, пневмонія (в т. ч. інтерстиціальна), синдром гострої дихальної недостатності, гостре дифузне інфільтративне ураження легень, легенева гіпертензія, дихальна недостатність, альвеолярний крововилив у легені,гострий респіраторний дистрес-синдром, пневмоторакс, ателектаз, фіброз легень, порушення з боку бронхів, інтерстиціальне захворювання легень, гіпокапнія, сухість у горлі, підвищена секреція у верхніх дихальних шляхах, подразнення горла, кашльовий синдром верхніх дихальних пут. З боку шлунково-кишкового тракту: дуже часто – нудота, блювання, діарея, запор; часто - болі в ділянці живота, стоматит, диспепсія, рідкий стілець, метеоризм, гикавка, біль у ділянці горла та глотки, порушення з боку ротової порожнини; нечасто - панкреатит (в т. ч. хронічний), паралітична кишкова непрохідність, коліт, мелена, кровотеча з ШКТ, ентерит, дисфагія, відрижка, болі в області селезінки, езофагіт, гастрит, гастроезофагеальний рефлюкс, петехії , наліт на язиці, зміна забарвлення язика, виразки на язиці, підвищення апетиту, блювання кров'ю, набряклість губ, дискомфорт у животі, виразка слизової оболонки порожнини рота, кровотеча з ясен, псевдомембранозний коліт, запалення слизової оболонки ШКТ, порушення мотор кишківника;рідко - ішемічний коліт, перитоніт, набряк язика, асцит, хейліт, нетримання калу, атонія анального сфінктера, фекалому, виразки та перфорація ШКТ, гіпертрофія ясен, мегаколон, виділення з прямої кишки, поява пухирів у ковтці, біль у тріщина, зміна ритму дефекації, прокталгія, порушення випорожнень. З боку печінки та жовчовивідних шляхів: нечасто – гепатит, крововилив у печінку, гіпопротеїнемія, гіпербілірубінемія, збільшення активності аланінамінотрансферази та аспартатамінотрансферази, гепатотоксичність, холестаз; рідко – печінкова недостатність, гепатомегалія, синдром Бадда-Кіарі, цитомегаловірусний гепатит, жовчнокам'яна хвороба. З боку шкіри та підшкірних тканин: дуже часто – шкірний висип; часто - кропив'янка, свербіж висипання, свербіж, почервоніння, посилення потовиділення, сухість шкіри, екзема; нечасто - мультиформна еритема, еритематозний висип, фотосенсибілізація, синець, генералізований свербіж, макульозний висип, папульозний висип, псоріаз, генералізований висип, набряк повік, набряк обличчя, дерматит, алопеція, ураження нігтів, зміна, нічна пітливість, іхтіоз, вузлики на шкірі, токсичний шкірний висип, ураження шкіри, новоутворення шкіри, пролежні, вугровий висип, пухирі; рідко – гострий фебрильний нейтрофільний дерматоз (синдром Світу), реакції з боку шкіри, лімфоцитарна інфільтрація Джесснера, долонно-підошовна еритродизестезія, підшкірні кровотечі, сітчасте ліведо, ущільнення шкіри, себорея, холоднийеритроз, виразки шкіри; дуже рідко – синдром Стівенса-Джонсона та токсичний епідермальний некроліз. З боку скелетно-м'язової та сполучної тканини: дуже часто – міалгія; часто - слабкість м'язів, кістково-м'язові болі, біль у кінцівках, м'язові судоми, артралгія, біль у кістках, біль у спині; нечасто – м'язові спазми, м'язові посмикування, ригідність м'язів, набряки суглобів, тугорухливість суглобів, біль у щелепах, артрит, міопатія, відчуття тяжкості; рідко - рабдоміоліз, синдром скронево-нижньощелепного суглоба, фістула, суглобовий випіт, кісткові порушення, інфекції та запалення кістково-м'язової та сполучної тканини, синовіальна кіста. З боку нирок та сечовивідних шляхів: часто – порушення функції нирок, дизурія; нечасто - ниркова недостатність (в т.ч. гостра), олігурія, ниркова коліка, гематурія, протеїнурія, затримка сечовипускання, часті сечовипускання, утруднення сечовипускання, біль у попереку, нетримання сечі, інфекції сечовивідних шляхів, скарги з боку півлакіурія; рідко – подразнення сечового міхура. З боку статевих органів та молочної залози: нечасто – еректильна дисфункція, вагінальні кровотечі, біль у геніталіях; рідко - порушення функції яєчок, простатит, порушення функції молочної залози, болючість придатків яєчок, біль у ділянці малого тазу, епідидиміт, виразка вульви. Загальні розлади та порушення у місці введення: дуже часто – підвищена стомлюваність, астенія, підвищення температури тіла; часто – погіршення загального фізичного здоров'я, порушення з боку слизових оболонок, порушення ходи, відчуття холоду, слабкість, почуття нездужання, грипоподібні симптоми, периферичні набряки, набряки; нечасто - озноб, відчуття здавлення у грудній клітці, дискомфорт у грудній клітці, зміна відчуття спраги, відчуття зміни температури тіла, біль у місці введення, ускладнення, асоційовані із застосуванням медичних приладів (у т. ч. з катетером); рідко – смерть (у т. ч. раптова), поліорганна недостатність, кровотеча у місці введення, грижа, порушення процесів загоєння, некардіальний біль у грудях, дратівливість, відчуття стороннього тіла, запалення, флебіт у місці введення.При екстравазації – запалення підшкірно-жирової клітковини. Лабораторні та інструментальні дані: часто – підвищення активності лактатдегідрогенази крові; нечасто – підвищення активності лужної фосфатази крові, підвищення концентрації сечовини у крові, підвищення активності гамма-глутамілтрансферази, підвищення активності амілази крові, зниження концентрації гідрокарбонатів у крові, збільшення концентрації С-реактивного білка; рідко – зміна вмісту газів у крові, зміни електрокардіограми (у т. ч. збільшення зубця QT), зміна протромбінового часу, зниження рН шлункового соку, збільшення агрегації тромбоцитів, підвищення концетрації тропоніну I, виявлення вірусів та зміна серології, зміни в аналізі сечі. Травми, інтоксикації та ускладнення маніпуляції: нечасто – падіння, контузії; рідко – трансфузійні реакції, переломи, ригідність, травми обличчя, травми суглобів, опіки, розриви, біль під час процедури, радіаційне ураження. Хірургічні та терапевтичні маніпуляції: рідко – активація макрофагів. Вроджені, спадкові та генетичні порушення: рідко – аплазія, мальформація ШКТ, іхтіоз. Пацієнти з мантійноклітинною лімфомою Показники безпеки бортезомібу у цих пацієнтів подібні до відповідних показників у пацієнтів з множинною мієломою. Значні відмінності між двома групами пацієнтів полягали в тому, що тромбоцитопенія, нейтропенія, анемія, нудота, блювання і підвищення температури тіла частіше спостерігалися у пацієнтів з множинною мієломою в порівнянні з пацієнтами з мантійноклітинною лімфомою, а периферична нейропатія, висипання та свербіж мантійноклітинною лімфомою.Взаємодія з лікарськими засобамиБортезоміб виявляє властивості слабкого інгібітору ізоферментів цитохрому Р450 – 1А2, 2С9, 2С19, 2D6 та 3А4. Виходячи з незначного внеску ізоферменту CYP2D6 в метаболізм бортезомібу (7%), у людей з низькою активністю разом із ізоферментом не очікується зміни загального розподілу препарату. Дослідження впливу лікарської взаємодії із сильним інгібітором ізоферменту CYP3A4 кетоконазолом на фармакокінетику бортезомібу показало збільшення середніх значень AUC (площа під кривою "концентрація-час") бортезомібу в середньому на 35%. Тому слід ретельно спостерігати за хворими, які застосовують одночасно бортезоміб та сильний інгібітор ізоферменту CYP3A4 (кетоконазол, ритонавір). У дослідженні впливу лікарської взаємодії з сильним інгібітором ізоферменту CYP2C19 омепразолом на фармакокінетику бортезоміба нс виявлено суттєву зміну фармакокінетики бортезомібу. Дослідження впливу лікарської взаємодії з рифампіцином – сильним індуктором ізоферменту CYP3A4 – на фармакокінетику бортезомібу показало зниження середніх значень AUC для бортезомібу в середньому на 45%. Тому не рекомендується застосовувати Бартізар разом з сильними індукторами CYP3A4. т.к. ефективність терапії може бути знижена. До індукторів CYP3A4 відносяться рифампіцин, карбамазепін, фенітоїн, фенобарбітал та звіробій продірявлений. У тому ж дослідженні оцінювали ефект дексаметазону - слабшого індуктора CYP3A4. Виходячи з результатів дослідження не виявлено суттєвої зміни фармакокінетики бортезомібу. Дослідження лікарської взаємодії з комбінацією мелфалан-преднізону показало збільшення середніх значень AUC бортезомібу на 17%. Ця зміна вважається клінічно незначущою. У хворих на цукровий діабет, які отримували пероральні гіпоглікемічні препарати, зареєстровані випадки гіпоглікемії та гіперглікемії. При застосуванні бортезомібу у поєднанні з препаратами, які можуть асоціюватися з периферичною невропатією (такі як аміодарон, противірусні засоби, ізоніазид, нітрофурантоїн або статини) та препаратами, що знижують артеріальний тиск, слід бути обережним.Спосіб застосування та дозиБартизар® у дозі 3,5 мг показаний для внутрішньовенного введення та підшкірного введення. При інтратекальному введенні було зафіксовано випадки смерті. При внутрішньовенному введенні концентрація розчину має становити 1 мг/мл. При підшкірному введенні концентрація розчину становитиме 2,5 мг/мл. Концентрація розчину повинна розраховуватися дуже ретельно у зв'язку з різницею концентрації розчину для внутрішньовенного введення та розчину для підшкірного введення. Монотерапія Бартизар® вводиться внутрішньовенно (в/в) струминно протягом 3-5 секунд або підшкірно (п/к). Рекомендована доза препарату Бартизар становить 1,3 мг/м2 площі поверхні тіла двічі на тиждень протягом 2-х тижнів (дні 1, 4, 8 та 11), з наступною 10-денною перервою (дні 12-21). Між введенням послідовних доз препарату Бартізар має пройти не менше 72 год. Ступінь клінічної відповіді рекомендується оцінювати після проведення 3-х та 5-ти циклів лікування. У разі досягнення повної клінічної відповіді рекомендується проведення 2 додаткових циклів лікування. При тривалості лікування більше 8-ми циклів Бартизар® можна застосовувати за стандартною схемою або за схемою підтримуючої терапії – щотижня протягом 4-х тижнів (дні 1, 8, 15, 22) з наступним 13-денним періодом відпочинку (дні 23-35) ). Пацієнтам, у яких терапія препаратом Бартизар не показала клінічної відповіді (прогресування або стабілізація захворювання після 2 або 4 циклів відповідно), може бути призначена комбінація високих доз дексаметазону з бортезомібом. У цьому випадку 40 мг дексаметазону призначається перорально з кожною дозою препарату Бартізар: 20 мг на день введення та 20 мг на наступний день після введення бортезомібу. Таким чином, прийом дексаметазону виробляють 1, 2, 4, 5, 8, 9, 11 і 12 день, сумарно 160 мг за 3 тижні. Рекомендації щодо корекції дози та режиму введення препарату Бартізар® При розвитку будь-якого негематологічного токсичного ефекту 3-го ступеня або гематологічної токсичності 4-го ступеня, за винятком нейропатії, лікування препаратом Бартізар слід припинити. Після зникнення симптомів токсичності лікування препаратом можна відновити у дозі, зниженій на 25% (дозу 1,3 мг/м2 знижують до 1,0 мг/м2; дозу 1,0 мг/м2 знижують до 0,7 мг/м2). Якщо симптоми токсичності не зникають або з'являються знову при мінімальній дозі, слід розглянути можливість відміни препарату Бартизар, якщо тільки користь від його застосування явно не перевищує ризик. При появі пов'язаної із застосуванням препарату Бартизар® нейропатичного болю та/або периферичної сенсорної нейропатії дозу препарату змінюють відповідно до таблиці 1. У хворих з тяжкою нейропатією в анамнезі Бартизар® можна застосовувати лише після ретельної оцінки співвідношення ризик/користу. Таблиця 1. Рекомендована зміна дози при розвитку викликаного препаратом Бартизар® нейропатичного болю та/або периферичної сенсорної або рухової нейропатії Тяжкість периферичної нейропатії Зміна дози та частоти введення 1-й ступінь (парестезія, слабкість та/або згасання рефлексів) без болю або втрати функції Доза та режим введення не потребують корекції 1-й ступінь з болем або 2-й ступінь (порушення функції, але не повсякденної активності) Зменшити дозу до 1,0 мг/м2 2-й ступінь з болем або 3-й ступінь (порушення повсякденної активності) Припинити застосування препарату Бартізар до зникнення симптомів токсичності. Після цього відновити лікування, знизивши дозу препарату до 0,7 мг/м2 та зменшивши частоту введення до одного разу на тиждень 4-й ступінь (сенсорна нейропатія, що призводить до інвалідності або рухова нейропатія, що загрожує життю або призводить до паралічу) Припинити застосування препарату Бартізар Пацієнти з порушеннями функції нирок Ступінь порушення функції нирок не впливає на фармакокінетику препарату Бартізар. Для хворих з нирковою недостатністю корекція дози не потрібна. Діаліз може знижувати концентрацію бортезомібу в крові, тому Бартизар слід вводити після проведення діалізу. Пацієнти з порушеннями функції печінки У пацієнтів з порушеннями функції печінки легко не потрібні зміни початкової дози. Слід призначати дозу, що рекомендується. Пацієнтам із порушеннями функції печінки середнього та тяжкого ступеня слід призначати Бартизар у зменшеній дозі (таблиця 2). Таблиця 2. Рекомендовані зміни початкової дози Бартизару у пацієнтів з порушеннями функції печінки Ступінь тяжкості порушень функції печінки Концентрація; білірубіну Активність ACT* Зміна початкової дози Легка ≤1,0х ВДН > ВДН** Не вимагається > 1,0 х - 1,5 х ВДН Будь-яка Не вимагається Середня >1,5х - 3х ВДН Будь-яка Потрібно призначати Бартізар у зменшеній дозі 0,7 мг/м2 протягом першого циклу. Слід розглянути можливість збільшення дози до 1,0 мг/м2 або подальше зменшення дози до 0,5 мг/м2 у наступних циклах залежно від переносимості пацієнтом. Важка >3х ВДН Будь-яка * АСТ - аспартатамінотрансфераза ** ВГН – верхня межа норми Комбінована терапія Рекомендована доза Бартизар® вводять внутрішньовенно струминно протягом 3-5 секунд або підшкірно у комбінації з мелфаланом та преднізолоном, що приймаються внутрішньо. Проводять дев'ять 6-тижневих циклів, як показано в таблиці 3. У циклах 1-4 Бартизар® застосовують 2 рази на тиждень (дні 1, 4, 8, 11, 22, 25, 29 та 32), а в циклах 5-9 - 1 раз на тиждень (дні 1, 8, 22 та 29). Таблиця 3. Рекомендована схема дозування препарату Бартизар®, що застосовується в комбінації з мелфаланом та преднізолоном у пацієнтів з раніше нелікованою множинною мієломою Бартізар® 2 рази на тиждень (цикли 1-4) Тиждень 1 2 3 4 5 6 Бартізар® 1,3 мг/м2 день 1 - - день 4 день 8 день 11 період відпочинку день 22 день 25 день 29 день 32 період відпочинку Мелфалан 9 мг/м2 + Преднізолон 60 мг/м2 день 1 день 2 день 3 день 4 період відпочинку Бартізар® 1 раз на тиждень (цикли 5-9) Тиждень 1 2 3 4 5 6 Бартізар® 1,3 мг/м2 день 1 - - - день 8 період відпочинку день 22 день 29 період відпочинку Мелфалан 9 мг/м2 + Преднізолон 60 мг/м2 день 1 день 2 день 3 день 4 період відпочинку Рекомендації щодо корекції дози при комбінованій терапії Перед початком нового циклу лікування: вміст тромбоцитів має бути >70x109/л, абсолютний вміст нейтрофілів (АСН) > 1,0x109/л, негематологічна токсичність повинна знизитись до 1 ступеня або до вихідного рівня. Таблиця 4. Корекції дози при наступних циклах лікування Токсичність Корекція або відстрочення дози Гематологічна токсичність у ході попереднього циклу: Тривала нейтропенія або тромбоцитопенія 4-го ступеня, або тромбоцитопенія з кровотечею У наступному циклі дозу мелфалан слід зменшити на 25%. Зміст тромбоцитів ≤30x109/л, або АСН ≤0,75x109/л, у день введення препарату Бартізар® (крім дня 1) Відкласти введення препарату Бартізар® Декілька відстрочок введення препарату Бартизар в одному циклі (>3 рази при введенні 2 рази на тиждень або ≥2 рази при введенні 1 рази на тиждень) Дозу препарату Бартізар® знижують на 1 ступінь (з 1,3 мг/м2 до 1,0 мг/м2; з 1,0 мг/м2 до 0,7 мг/м2) Негематологічна токсичність ≥ 3-го ступеня Застосування препарату Бартизар відкладають до зниження негематологічної токсичності до 1 ступеня або до вихідного рівня. Після цього лікування препаратом можна відновити у дозі, зниженій на 1 ступінь (з 1,3 мг/м2 до 1,0 мг/м2; з 1,0 мг/м до 0,7 мг/м2). При розвитку нейропатичного болю та/або периферичної нейропатії, пов'язаної із застосуванням препарату Бартизар®, введення чергової дози відкладають та/або коригують дозу, як описано в таблиці 1. Додаткову інформацію про мелфалан і преднізон викладено в інструкціях з медичного застосування цих препаратів. Спосіб приготування та введення розчину препарату Бартізар® Приготування та введення препарату Бартізар® має здійснюватися медичним персоналом, навченим правилам безпечного поводження з цитотоксичними препаратами. Для запобігання прямому контакту з препаратом необхідно використовувати засоби індивідуального захисту (халат, рукавички, маска та ін.). Препарат не можна змішувати з іншими лікарськими засобами, крім 0,9% розчину натрію хлориду. Розчин препарату Бартизар® має бути прозорим та безбарвним. При виявленні механічного включення або зміни кольору приготований розчин використовувати не можна. Для внутрішньовенного введення Вміст флакону Бартізар® (3,5 мг бортезомібу у флаконі) розчиняють у 3,5 мл 0,9% розчину натрію хлориду. Концентрація розчину для внутрішньовенного введення 1,0 мг/мл. Отриманий розчин вводять шляхом 3-5 секунд внутрішньовенної ін'єкції через периферичний або центральний венозний катетер, який потім промивають 0,9% розчином натрію хлориду для ін'єкцій. Для підшкірного введення Вміст флакону Бартізар® (3,5 мг бортезомібу у флаконі) розчиняють у 1,4 мл 0,9% розчину натрію хлориду. Концентрація розчину для підшкірного введення 2,5 мг/мл. Отриманий розчин вводять підшкірно в область стегна (праве або ліве) або область живота (праворуч або ліворуч). Необхідно постійно змінювати моє введення препарату. Кожна наступна ін'єкція повинна вводитись на відстані як мінімум 2,5 см від місця попередньої ін'єкції. Не можна вводити препарат у чутливі області, пошкоджені області (почервоніння, синці), а також у ділянці, де введення голки утруднене. У разі виникнення місцевих реакцій у ділянці підшкірного введення препарату Бартизар® можна використовувати менш концентрований розчин для підшкірного введення (1 мг/мл замість 2,5 мг/мл) або перейти на внутрішньовенне введення препарату.ПередозуванняСимптоми: передозування, що перевищує рекомендовану дозу більш ніж у 2 рази, супроводжувалося у хворих на гостре зниження артеріального тиску та тромбоцитопенію зі смертельним результатом. Лікування: слід контролювати показники життєвих функцій пацієнта та температури тіла, проводити відповідну терапію для підтримання артеріального тиску (інфузійна терапія, судинозвужувальні та/або інотропні препарати). Специфічний антидот невідомий.Запобіжні заходи та особливі вказівкиЛікування препаратом Бартізар слід проводити лише під наглядом лікаря, який має досвід застосування протипухлинної хіміотерапії. Бартизар® показаний тільки для внутрішньовенного та підшкірного введення. Чи не вводити інтратекально. До початку та під час кожного циклу терапії необхідно проводити повний аналіз крові з підрахунком лейкоцитарної формули та вмісту тромбоцитів. Тромбоцитопенія Найчастіше при терапії бортезомібом спостерігається минуща тромбоцитопенія, при цьому найменша кількість тромбоцитів зазвичай спостерігається на 11 день циклу. Циклова періодичність зменшення та збільшення кількості тромбоцитів спостерігалося протягом усіх 8 циклів при застосуванні препарату 2 рази на тиждень, таким чином немає даних, що підтверджують наростаючу тромбоцитопенію. При зниженні кількості тромбоцитів Для лікування гематологічної токсичності можна застосовувати колонієстимулюючі фактори, переливання тромбоцитарної та еритроцитарної маси. Шлунково-кишкові порушення З метою запобігання нудоті та блюванню рекомендується застосування протиблювотних препаратів. У разі виникнення діареї призначають протидіарейні лікарські засоби. Для запобігання або лікування зневоднення хворим необхідно проводити регідратаційну терапію та підтримувати водно-електролітний баланс. У зв'язку з можливим розвитком непрохідності кишечника необхідно проводити динамічний нагляд за пацієнтами із запорами. Прогресуюча мультифокальна лейкоенцефалопатія Дуже рідко траплялися випадки з невстановленою причиною виникнення прогресуючої мультифокальної лейкоенцефалопатії (ПМЛ) зі смертельним результатом при застосуванні бортезомібу. Пацієнти з діагнозом ПМЛ проходили лікування імунодепресантами до або одночасно з бортезомібом. Більшість випадків ПМЛ було діагностовано протягом 12 місяців від початку лікування бортезомібом. Потрібна особлива увага щодо підозрілих ПМЛ симптомів, які пацієнт може сам не помітити (наприклад, когнітивні, неврологічні чи психіатричні). При підозрі на ПМЛ слід призупинити подальше лікування бортезоміб до виключення діагнозу ПМЛ. Периферична нейропатія У разі виникнення нейропатії проводять підтримуючу терапію. Зазвичай частота розвитку периферичної нейропатії досягає максимуму на 5-му циклі лікування бортезомібом. З появою нових або посиленням наявних симптомів периферичної нейропатії може знадобитися зниження дози та зміна режиму введення препарату. Пацієнти повинні бути під постійним наглядом у зв'язку з можливістю виникнення симптомів нейропатії (відчуття печіння, гіперестезія, кінестезія, парестезія, відчуття дискомфорту, невропатичний біль або слабкість). Необхідно постійно контролювати стан пацієнтів, які отримують терапію бортезомібом спільно з іншими препаратами, що сприяють виникненню нейропатії (зокрема одночасний прийом талідоміду). Частота виникнення нейропатії при підшкірному введенні препарату Бартизар нижча, ніж така при внутрішньовенному введенні. У пацієнтів із судомами чи епілепсією в анамнезі описані нечасті випадки розвитку судом. Потрібна особлива обережність при лікуванні пацієнтів, які мають будь-які фактори ризику судом. Ортостатична гіпотензія Терапія бортезомібом часто супроводжується ортостатичною гіпотензією. У більшості випадків вона буває слабкою або середньою тяжкістю і може спостерігатися в ході лікування. Рідко спостерігалися короткочасні втрати свідомості. Слід дотримуватись обережності при застосуванні бортезомібу у пацієнтів, які мають в анамнезі непритомність, діабетичну нейропатію, які отримують гіпотензивні препарати, а також у пацієнтів, які мають зневоднення на фоні діареї або блювання. Пацієнтів слід проінструктувати про необхідність звернення до лікаря у разі запаморочення, почуття "легкості в голові" або непритомності. При розвитку ортостатичної гіпотензії рекомендується гідратація, введення глюкокортикостероїдів та/або симпатоміметиків; за необхідності слід знизити дозу гіпотензивних препаратів. Серцева недостатність При застосуванні бортезомібу описано розвиток або посилення наявної хронічної серцевої недостатності. До розвитку ознак та симптомів серцевої недостатності може призводити затримка рідини. Пацієнти з факторами ризику або із захворюваннями серця в анамнезі повинні піддаватися ретельному спостереженню. Печінкова недостатність Описано випадки виникнення гострої печінкової недостатності у пацієнтів, які на тлі терапії бортезомібом одночасно приймали як супутнє лікування інші препарати. Такі ознаки порушення функції печінки, як збільшення активності печінкових ферментів, гіпербілірубінемія або гепатит, зазвичай проходили при відміні бортезомібу. Пацієнтам із симптомами порушення функції печінки слід призначати препарат у нижчих початкових дозах та проводити моніторинг на предмет виникнення токсичності, оскільки бортезоміб метаболізується “печінковими” ферментами і його концентрація може збільшитись при порушенні функції печінки середнього та тяжкого ступеня. Синдром задньої оборотної лейкоенцефалопатії У пацієнтів, які приймають бортезоміб, відзначався синдром задньої оборотної лейкоенцефалопатії - рідкісне, оборотне неврологічне порушення, яке може супроводжуватися судомами, підвищенням артеріального тиску, головним болем, летаргією, сплутаністю свідомості, сліпотою та іншими візуальними та неврологічними порушеннями. Для підтвердження діагнозу проводиться магнітно-резонансна томографія мозку. При розвитку синдрому задньої оборотної лейкоенцефалопатії слід припинити застосування бортезомібу. Безпека відновлення лікування бортезомібом після раніше виявленого синдрому задньої оборотної лейкоенцефалопатії невідома. Реактивація вірусу Herpes zoster Лікарям слід розглянути можливість проведення противірусної профілактики у пацієнтів, які отримують терапію препаратом Бартізар®. У пацієнтів, які отримують терапію бортезомібом, мелфаланом та преднізоном, частота реактивації вірусу Herpes zoster була більшою порівняно з пацієнтами, які отримують терапію мелфаланом та преднізоном (14% та 4% відповідно). Проведення противірусної профілактики достовірно знижує частоту реактивації вірусу Herpes zoster. Порушення функції легень У поодиноких випадках при застосуванні бортезомібу спостерігалися гострі дифузні інфільтративні захворювання легень невідомої етіології, такі як пневмонії, інтерстиціальна пневмонія, легенева інфільтрація та синдром гострої дихальної недостатності. Деякі з цих станів призвели до смерті. У разі появи симптомів розладу функції легень або погіршення наявних симптомів необхідно відразу ж провести діагностику та призначити пацієнтам відповідне лікування. Не рекомендується схема терапії бортезомібом з одночасним застосуванням високих доз цитарабіну (2 г/м2 на день) безперервною протягом 24 годин інфузії (може призвести до летального результату). Синдром лізису пухлини У зв'язку з можливим розвитком гіперурикемії, пов'язаної із синдромом лізису пухлини, пацієнтам під час терапії рекомендується визначати концентрацію сечової кислоти та креатиніну у сироватці крові. Для запобігання гіперурикемії рекомендується рясне питво, при необхідності алопуринол та залужування сечі. При застосуванні препарату Бартізар у пацієнтів, які одночасно приймають пероральні гіпоглікемічні препарати, слід ретельно контролювати концентрацію глюкози в крові та за необхідності провести корекцію дози гіпоглікемічних препаратів. Реакції імунокомплексного типу Описано випадки виникнення реакцій імунокомплексного типу (сироваткова хвороба, поліартрит з висипом та проліферативний гломерулонефрит). У цих випадках лікування бортезоміб слід припинити. У період лікування будь-якого із статевих партнерів рекомендується використовувати надійні методи контрацепції. При роботі з препаратом Бартізар слід дотримуватися загальноприйнятих правил поводження з цитотоксичними препаратами. Вплив на здатність до керування автотранспортом та управління механізмами Під час лікування бортезомібом можливі виникнення запаморочення, непритомності, зорових розладів та інших небажаних явищ, які можуть негативно вплинути на здатність керувати транспортними засобами та роботу з механізмами. З появою описаних небажаних явищ слід утриматися від виконання зазначених видів діяльності.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептом
859,00 грн
816,00 грн
Склад, форма випуску та упаковкаЛіофілізат - 1 фл. активна речовина: блеоміцин 15 ОД (у вигляді блеоміцину сульфату); допоміжні речовини: ні. По 15 ОД у флакон безбарвного скла, закупорений пробкою бромбутилового каучуку під обкатку алюмінієвим ковпачком або алюмінієвим ковпачком із пластмасовою вставкою. По 1 флакону разом з інструкцією із застосування в картонну пачку.Опис лікарської формиПориста маса або порошок від білого до білого із жовтуватим відтінком кольору.Фармакотерапевтична групаПротипухлинний засіб - антибіотик.ФармакокінетикаПісля внутрішньом'язового введення препарату у дозі 15 ОД/м2 поверхні тіла максимальна концентрація у плазмі досягається через 30 хвилин після введення препарату. Після парентерального введення накопичується в пухлинних клітинах шкіри та легень, меншою мірою – нирках, очеревині, лімфатичних вузлах, мало – у гемопоетичній тканині. При інтраплевральному або внутрішньочеревному віданні системна абсорбція становить 45%. Зв'язок із білками плазми крові незначний. Механізм метаболізму невідомий; ймовірно, він відбувається в ході розщеплення ферментами у тканинах за участю ферменту блеоміцин-гідролази. Інтенсивність метаболізму в тканинах мінлива, що може визначати токсичну дію та протипухлинний ефект блеоміцину. Активність ферменту висока у печінці, нирках, у кістковому мозку та лімфатичних вузлах, але менша у шкірі та легенях. Динаміка концентрації у крові описується біекспотенційною кривою; період напіввиведення Т1/2 альфа – 25 хв, Т1/2 бета – 4 год. При кліренсі креатиніну більше 35 мл/хв Т1/2 становить 115 хв, менше 35 мл/хв – зростає експотенційно у міру зниження кліренсу креатиніну. Виводиться нирками, 60-70% у незміненому вигляді (у хворих із нормальною функцією нирок); при помірно вираженій хронічній нирковій недостатності (кліренс креатинінуФармакодинамікаБлеоміцин відноситься до протипухлинних антибіотиків і є сумішшю структурно пов'язаних водорозчинних солей глікопептидних антибіотиків, отриманих з культури Streptomyces verticillus. В основі механізму дії блеоміцину лежить фрагментація молекул ДНК у G1 фазі та на початку S-фази клітинного циклу, руйнування її спіралеподібної структури, що веде до гальмування поділу клітини. Найменшою мірою блеоміцин впливає на РНК та синтез білка. Чинить вибіркову дію щодо пухлин епідермального походження. При інтраплевральному введенні виявляє склерозуючі властивості. На відміну від більшості інших цитостатиків, блеоміцин мало токсичний щодо кісткового мозку, не має суттєвої імунодепресивної дії і не є нейротоксичним та кардіотоксичним препаратом.Показання до застосуванняБлеоміцин зазвичай застосовується як у вигляді монотерапії, так і в поєднанні з іншими цитостатиками та/або променевою терапією для лікування плоскоклітинних форм раку шкіри, голови та шиї, стравоходу, раку щитовидної залози, шийки матки, вульви, статевого члена, герміногенних пухлин яєчка. , хвороби Ходжкіна, неходжкінських лімфом (включаючи лімфосаркому та ретикулосаркому), саркоми Капоші при СНІДі, меланоми, злоякісних плевритів (як склерозуючий засіб), асциту на тлі злоякісних пухлин.Протипоказання до застосуванняПідвищена чутливість до блеоміцину; дихальна недостатність (фіброз легень; хронічна інтерстиціальна пневмонія); декомпенсована серцева недостатність; тяжка ниркова недостатність; вагітність та період грудного вигодовування. З обережністю: пригнічення кістковомозкового кровотворення, супутня або попередня променева терапія, гострі інфекційні або вірусні захворювання, ниркова та/або печінкова недостатність легкого або середнього ступеня тяжкості, дитячий та літній вік.Вагітність та лактаціяБлеоміцин протипоказаний для застосування при вагітності. При необхідності застосування в період лактації слід припинити вигодовування груддю. Жінки дітородного віку повинні використовувати надійні методи контрацепції під час застосування блеоміцину.Побічна діяЗ боку дихальної системи: інтерстиціальна пневмонія, фіброз легень, кашель, задишка, плеврит із больовим синдромом. З боку шкіри та шкірних придатків: дискератоз (стоншення або ущільнення шкіри) в області ліктьових або колінних суглобів, долонь, сідниць, лопаток, гіперемія, висип, стрії, гіперпігментація, свербіж шкіри, деформація та ламкість нігтів, гіперестезія шкіри та дистальних фаланг, гіперемія кінчиків пальців, алопеція. З боку системи травлення: анорексія, нудота, блювання, діарея, стоматит, зниження маси тіла (при тривалому застосуванні). Алергічні реакції: кропив'янка, анафілактичні реакції, ідіосинкразія (зниження артеріального тиску, сплутаність свідомості, лихоманка, озноб, дихання). З боку нервової системи: головний біль, запаморочення, непритомність. Інші: підвищення температури тіла та озноб (зазвичай через 2-6 годин після першої ін'єкції блеоміцину, при проведенні наступних ін'єкцій значно зменшується), судинні порушення (в т.ч. церебральний артеріїт, тромботична мікроангіопатія, інфаркт міокарда, синдром Рейно), п. підвищена стомлюваність, біль у ділянці пухлинних утворень, зміни показників функціональних проб печінки та нирок, незначне пригнічення функції кісткового мозку, кон'юнктивіт, вульвіт та інші прояви з боку слизових (частіше через 2-5 тижнів після початку терапії після досягнення сумарних доз 150-200 ОД). ). Місцеві реакції: флебіт та тромбоз (при перевищенні швидкості внутрішньовенного введення), локальні болі при інтраплевральному введенні.Взаємодія з лікарськими засобамиПри одночасному введенні блеоміцину з кармустином, мітоміцином, циклофосфамідом і метотрексатом, філграстимом та іншими цитокінами, а також попередньої або проведеної зараз променевої терапії на область грудної клітини підвищується ризик розвитку легеневої токсичності. Пацієнти, яким проводилося лікування із застосуванням блеоміцину, мають підвищений ризик легеневої токсичності при введенні кисню в процесі наркозу при оперативних втручаннях. Таким хворим рекомендується зниження концентрації кисню у процесі та після операції. У пацієнтів, яким проводиться комбіноване лікування блеоміцином та препаратами з класу вінкаалкалоїдів, підвищується ризик виникнення судинних порушень, внаслідок яких може розвинутись синдром Рейно: ішемія периферичних ділянок тіла, що призводить до некрозу цих ділянок (пальців рук та ніг та носа). При одночасному застосуванні блеоміцину з клозапіном збільшується ризик та тяжкість гематологічної токсичності внаслідок адитивного ефекту. Мієлотоксичні препарати та променева терапія підвищують частоту розвитку побічних явищ.Спосіб застосування та дозиБлеоміцин можна вводити внутрішньом'язово, внутрішньовенно, підшкірно, внутрішньочеревно або внутрішньоплеврально. У кожному індивідуальному випадку при виборі дози та режиму введення блеоміцину слід скористатися даними спеціальної літератури. Дози розраховуються на одиницю загальної площі поверхні тіла. Рекомендовані дози: внутрішньом'язово або підшкірно (1-5 мл води для ін'єкцій або 0,9% розчину натрію хлориду, чергуючи місця ін'єкцій) у дозі 10-20 ОД/м2 один або два рази на тиждень; внутрішньовенно струминно (5-10 мл 0,9% розчину натрію хлориду або води для ін'єкцій протягом 5-10 хвилин) у дозі 10-20 ОД/м2 один або два рази на тиждень; внутрішньовенно у вигляді 6-24 годинної інфузії (200-1000 мл 0,9% розчину натрію хлориду) у дозі 10-20 ОД/м2 протягом 4-7 днів кожні 3-4 тижні; внутрішньоплеврально та/або внутрішньочеревно (50-100 мл 0,9% розчину натрію хлориду після евакуації максимально можливої кількості ексудату) 60 ОД одноразово. Через підвищений ризик розвитку анафілактичної реакції у хворих на злоякісні лімфоми початкова доза може бути знижена (наприклад, до 2-3 ОД/м2). У разі відсутності гострої реакції на введення препарату, подальша терапія може бути продовжена у звичайній дозі. Загальна сумарна доза блеоміцину має перевищувати 400 ОД. Подальше продовження введення препарату можна здійснювати лише після оцінки легень. У пацієнтів похилого віку доза препарату визначається наступним чином: Вік (роки) Загальна доза Щотижнева доза 80 і старше 100 ОД 15 ОД 70-79 150-200 ОД 30 ОД 60-69 200-300 ОД 30-60 ОД Менше 60 400 ОД 30-60 ОД Введення блеоміцину дітям лише за "життєвими" показниками, визначення дози препарату має здійснюватися з розрахунку поверхні тіла. У хворих з порушенням функції нирок доза блеоміцину змінюється так: при концентрації креатиніну у сироватці 130-180 мкмоль/л доза препарату має бути знижена на 50%; при концентрації креатиніну у сироватці понад 180 мкмоль/л введення препарату відкладається до нормалізації показників рівня креатиніну. При проведенні променевої терапії доза блеоміцину повинна бути зменшена, оскільки опромінені тканини більш чутливі до препарату. Корекція дози препарату повинна здійснюватись і в тому випадку, якщо блеоміцин застосовується у поєднанні з іншими хіміопрепаратами.ПередозуванняСимптоми: артеріальна гіпотензія, лихоманка, прискорений пульс, бронхо-легеневі ускладнення та загальні симптоми анафілактичного шоку. Лікування: симптоматичне. При ускладненнях з боку бронхолегеневої системи застосовують глюкокортикостероїди та антибіотики широкого спектру.Запобіжні заходи та особливі вказівкиЛікування препаратом має проводитися під наглядом лікаря, який має досвід застосування протипухлинних препаратів. Хворим, яким проводиться лікування блеоміцином, слід регулярно проводити дослідження функції легень, а також рентгенографію органів грудної клітки. Токсичність блеоміцину збільшується при досягненні кумулятивної дози 400 БД (225 ОД/м2), однак токсична доза може бути значно нижчою у літніх пацієнтів, у хворих з порушенням функції нирок, з хворобами легень в анамнезі, у разі опромінення легень, що раніше проводилося, і куріння. Чутливість до блеоміцину підвищується у пацієнтів похилого віку. При появі кашлю, задишки, хрипів або рентгенологічних ознак інтерстиціальної пневмонії слід припинити введення блеоміцину доти, доки явища токсичної дії препарату не буде усунуто. При необхідності слід призначити антибіотики та глюкокортикостероїди. При виразковому стоматиті та алергічному висипанні лікування припиняють. Для усунення лихоманки можна приймати жарознижувальні засоби. Концентрація блеоміцину в плазмі різко збільшується при введенні препарату хворим з порушенням функції нирок. Під час лікування блеоміцином і як мінімум протягом 3-х місяців слід використовувати надійні методи контрацепції. Звичайні запобіжні заходи повинні дотримуватися в процесі приготування препарату та його введення. При попаданні препарату на шкіру або слизову оболонку ці місця слід промити водою протягом тривалого часу. Уникати введення розчину при зміні кольору та наявності великих частинок. Для введення використовують свіжоприготовлені розчини. Вплив на здатність до керування автотранспортом та управління механізмами Враховуючи, що при застосуванні Блеоміцину-РОНЦ® у хворих можуть виникнути запаморочення, сплутаність свідомості, нудота, непритомність, на час введення препарату слід утриматися від керування транспортними засобами та механізмами та виконання інших робіт, що потребують концентрації уваги та швидкості психомоторних реакцій.Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему
869,00 грн
840,00 грн
Склад, форма випуску та упаковкаАмпула або флакон з активною речовиною: блеоміцин 15 мг (у вигляді блеоміцину гідрохлориду). Ліофілізат для виготовлення розчину для ін'єкцій, 15 мг. По 15 мг у флаконі з нейтрального скла, закупореному гумовою пробкою, обжатою алюмінієвою кришкою з пластиковою вставкою FLIP OFF зеленого кольору (контроль першого розтину). По 1 флакону разом з інструкцією із застосування - у картонній пачці.Опис лікарської формиПорошок або пориста маса білого або білого кольору з жовтуватим відтінком. Гігроскопічний.Фармакотерапевтична групаПротипухлинний засіб - антибіотик.ФармакокінетикаПісля внутрішньом'язового введення препарату у дозі 15 мг/м2 поверхні тіла максимальна концентрація у плазмі досягається через 30 хв. після введення препарату. Блеоцин швидко розподіляється у тканинах організму з найбільшою концентрацією у шкірі, легенях, очеревині та лімфатичних вузлах. При інтраплевральній інстиляції системна абсорбція становить 45%. Зв'язок із білками плазми крові незначний. До цього часу механізм біотрансформації Блеоцину невідомий. Інактивація препарату здійснюється за участю ферменту блеоміцин-гідролази, головним чином, у плазмі крові, печінці та інших органах та меншою мірою у шкірі та у легенях. Період напіввиведення Блеоцину становить близько 2-3-х годин. Приблизно 60-70% введеної кількості Блеоцину виводиться у незміненому вигляді із сечею, за рахунок клубочкової фільтрації. Більшість дози препарату виводиться протягом 8-12 годин. Концентрація препарату в плазмі різко зростає у разі введення звичайної дози Блеоцину хворим на порушення функції нирок. При кліренсі креатиніну 35 мл/хв із сечею виділяється лише 20% препарату.ФармакодинамікаБлеоцин відноситься до протипухлинних антибіотиків і є сумішшю структурно пов'язаних водорозчинних солей глікопептидних антибіотиків. В основі механізму дії Блеоцину лежить фрагментація ДНК, руйнування її спіралеподібної структури, що веде до гальмування поділу клітини. Найменшою мірою Блеоцин впливає на РНК та синтез білка. На відміну від більшості інших цитостатиків, Блеоцин меншою мірою токсичний щодо кісткового мозку, не має імунодепресивної дії і не є нейротоксичним та кардіотоксичним препаратом. При інтраплевральному введенні виявляє склерозуючі властивості.Показання до застосуванняБлеоцин зазвичай застосовується як у вигляді монотерапії, так і в поєднанні з іншими цитостатиками та/або променевою терапією для лікування плоскоклітинних форм раку шкіри, голови та шиї, стравоходу, раку щитовидної залози, шийки матки, вульви, статевого члена, герміногенних пухлин яєчка , хвороби Ходжкіна, неходжкінських лімформ (включаючи лімфосаркому та ретикулосаркому), саркоми Капоші при СНІДі, меланоми, злоякісних плевритів (як склерозуючий засіб), асциту на тлі злоякісних пухлин.Протипоказання до застосуванняПідвищена чутливість до блеоміцину; гострі легеневі інфекції; виражені порушення функції легень; виражені порушення функції нирок; вагітність та період лактації. При супутній чи попередній променевій терапії, гострих інфекційних чи вірусних захворюваннях, порушення функції нирок, у дитячому віці.Побічна діяЗ боку органів дихання: у 2-10% випадках інтерстиціальна пневмонія (при появі задишки, кашель, хрипи у легенях) фіброз легень З боку шкіри та шкірних придатків: дискератоз (стоншення або ущільнення шкіри) в області ліктьових або колінних суглобів, долонь, сідниць, лопаток; гіперемія, висипання, стрії, гіперпігментація, свербіж шкіри, деформація і ламкість нігтів, гіперестезія шкіри та дистальних (нігтьових) фаланг, гіперемія кінчиків пальців, алопеція. Порушення з боку шкірного покриву зустрічається приблизно у 50% випадків, зазвичай після досягнення сумарної частки Блеоцину – 150-200 мг. У поодиноких випадках мають виражений характері і зазвичай зникають після завершення курсу. З боку шлунково-кишкового тракту: анорексія, нудота, блювання, діарея, стоматит, зниження маси тіла (при тривалому застосуванні). Алергічні реакції: кропив'янка, анафілактичні реакції (зниження артеріального тиску, сплутаність свідомості, пропасниця, озноб, свистяче дихання). Подібні реакції спостерігалися приблизно у 1% хворих на злоякісні лімфоми, зазвичай після першого або другого введення препарату. Інші: підвищення температури тіла та озноб (спостерігається у 20-60% хворих, зазвичай через 2-6 годин після першої ін'єкції Блеоцину, при проведенні наступних ін'єкцій значно зменшується), судинні порушення (в т.ч. церебральний артеріїт, тромботична мікроангіопатія, інфаркт міокарда, синдром Рейно), плевроперикардит, підвищена стомлюваність, біль у ділянці пухлинних утворень, локальні болі при інтраплевральному введенні; зміни показників функціональних проб печінки та нирок; незначне придушення функції кісткового мозку.Взаємодія з лікарськими засобамиПри одночасному введенні Блеоцину з кармустином (BCNU), мітоміцином С, циклофосфамідом, метотрексатом, філграстимом та іншими цитокінами, а також попередньої або проведеної зараз променевої терапії на область грудної клітини підвищується ризик розвитку легеневої токсичності. Пацієнти, яким проводилося лікування із застосуванням блеоміцину, мають підвищений ризик легеневої токсичності при введенні кисню в процесі наркозу при оперативних втручаннях. Таким хворим рекомендується зниження концентрації кисню у процесі та після операції. У пацієнтів, яким проводиться комбіноване лікування блеоміцином та препаратами з класу вінкаалкалоїдів, підвищується ризик виникнення судинних порушень, внаслідок яких може розвинутись синдром Рейно: ішемія периферичних ділянок тіла, що призводить до некрозу цих ділянок (пальців рук та ніг та носа). При одночасному застосуванні блеоміцину з клозапіном збільшується ризик та тяжкість гематологічної токсичності внаслідок адитивного ефекту. Мієлотоксичні препарати та променева терапія підвищують частоту розвитку побічних явищ.Спосіб застосування та дозиУ кожному індивідуальному випадку при виборі дози та режиму введення Блеоцину слід скористатися даними спеціальної літератури. Блеоцин можна вводити внутрішньом'язово, внутрішньовенно, підшкірно або внутрішньоплеврально. Рекомендовані дози: внутрішньом'язово (в 1-5 мл води для ін'єкцій, чергуючи місця ін'єкцій) або внутрішньовенно струминно (в 5-10 мл 0,9% розчину хлориду натрію або води для ін'єкцій протягом 5-10 хвилин) у дозі 10-15 мг/м2 один або двічі на тиждень; інтраплеврально (50-100 мл 0,9% розчину хлориду натрію після евакуації максимально можливої кількості ексудату) 60 мг одноразово. Через підвищений ризик розвитку анафілактичної реакції у хворих на злоякісні лімфоми початкова доза може бути знижена (наприклад, до 2-3 мг/м2). У разі відсутності гострої реакції на введення препарату подальша терапія може бути продовжена у звичайній дозі. Загальна сумарна доза Блеоцину не повинна перевищувати 400 мг та подальше продовження введення препарату можна здійснювати лише після оцінки функції легень. У пацієнтів похилого віку доза препарату визначається наступним чином: Вік 80 і більше: загальна доза - 100 мг; щотижнева доза – 15 мг. Вік 70-79 років: загальна доза – 150-200 мг; щотижнева доза – 30 мг. Вік 60-69 років: загальна доза – 200-300 мг; щотижнева доза – 30-60 мг. Вік менше 60: загальна доза – 400 мг; щотижнева доза – 30-60 мг. Введення Блеоцину дітям може проводитися лише в особливих випадках, визначення дози препарату має здійснюватись із розрахунку поверхні тіла. При проведенні променевої терапії доза Блеоцину повинна бути зменшена, оскільки опромінені тканини більш чутливі до препарату. Коректування дози препарату має здійснюватися і в тому випадку, якщо Блеоцин використовується у поєднанні з іншими хіміопрепаратами. У хворих з порушенням функції нирок доза Блеоцину змінюється наступним чином при рівні креатиніну в сироватці 130-180 мкмоль/л. Доза препарату повинна бути знижена на 50% при рівні креатиніну в сироватці більше 180 мкмоль/л.ПередозуванняБезпосередніми гострими реакціями у разі передозування є артеріальна гіпотензія, пропасниця, прискорений пульс та загальні симптоми шоку. Лікування симптоматичне. При ускладненнях з боку бронхолегеневої системи пацієнтам має бути призначене лікування глюкокортикостероїдами та антибіотиками широкого спектру.Запобіжні заходи та особливі вказівкиЛікування необхідно здійснювати під контролем лікаря, який має досвід проведення протипухлинної терапії. Хворим, яким проводиться лікування Блеоцином, слід регулярно проводити дослідження функції легень, а також рентгеноскопію органів грудної клітки. Токсичність Блеоцину збільшується при досягненні кумулятивної дози 400 мг (225 мг/м2), проте токсична доза може бути значно нижчою у літніх пацієнтів, у хворих з порушенням функції нирок, з хворобами легень в анамнезі, у разі опромінення легень, що раніше проводиться, і куріння. Чутливість до Блеоцину підвищується у пацієнтів похилого віку. При появі кашлю, задишки, хрипів або рентгенологічних ознак інтерстиціальної пневмонії слід припинити введення Блеоцину доти, доки явища токсичної дії препарату не буде усунуто. При необхідності слід призначити антибіотики та глюкокортикостероїди. Для усунення лихоманки можна приймати жарознижувальні засоби. Концентрація Блеоцину в плазмі різко збільшується при введенні препарату хворим з порушенням функції нирок. Під час лікування Блеоцином і як мінімум протягом 3-х місяців слід використовувати надійні методи контрацепції. Звичайні запобіжні заходи повинні дотримуватися в процесі приготування препарату та його введення. При попаданні препарату на шкіру або слизову оболонку ці місця слід промити водою протягом тривалого часу.Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему
3 310,00 грн
164,00 грн
Склад, форма випуску та упаковкаЛіофілізат - 1 фл. Бортезоміб у формі тривимірного бороксину (у перерахунку на бортезоміб у формі мономеру) - 2,5 мг; Допоміжні речовини: D-Манітол – 25 мг. Розчинник - 1 мл: Натрію хлорид – 0,009 г; Вода для ін'єкцій – до 1,0 мл. Ліофілізат для приготування розчину для внутрішньовенного та підшкірного введення 2,5 мг. По 2,5 мг бортезомібу у флаконах темного скла місткістю 10 мл, герметично закупорених пробками з гуми та ковпачками алюмінієво-пластиковими. На флакони наклеюють самоклеючу етикетку. По 5 мл розчинника у ампулах нейтрального скла марки НС-1. На ампули наклеюють самоклеючу етикетку. 1 флакон з препаратом у комплекті з 1 ампулою розчинника або без розчинника упаковують у контурне осередкове впакування з полівінілхлоридної плівки або поліетилентерефталатної плівки. 1 контурну осередкову упаковку та інструкцію із застосування поміщають у картонну пачку. При комплектації препарату розчинником, упакованим у ампули, що не мають кільця натягу для розтину, або в ампули без точки розлому в пачку вкладають ніж для розтину ампул або ампульний скарифікатор.Опис лікарської формиЛіофілізат: біла або майже біла, пориста маса чи порошок. Розчинник: безбарвна прозора рідина.Фармакотерапевтична групаПротипухлинний засіб.ФармакокінетикаВсмоктування При внутрішньовенному струменевому введенні бортезомібу у дозах 1,0 мг/м2 та 1,3 мг/м2 пацієнтам з множинною мієломою максимальні концентрації (Сmах) бортезомібу у плазмі крові становлять відповідно 57 нг/мл та 112 нг/мл. При подальшому введенні бортезомібу максимальні концентрації у плазмі крові знаходяться в межах 67-106 нг/мл для дози 1,0 мг/м2 та 89-120 нг/мл для дози 1,3 мг/м2. При введенні в дозі 1,3 мг/м2 підшкірно або внутрішньовенно пацієнтам з множинною мієломою загальна системна дія після повторного введення в тій же дозі (AUClast) була еквівалентною для обох шляхів введення (155 нгхч/мл при підшкірному введенні та 151 нгх внутрішньовенному введенні), Смах бортезомібу після підшкірного введення (20,4 нг/мл) нижче, ніж після внутрішньовенного введення (223 нг/мл). Середнє геометричне співвідношення AUClast склало 0,99,а 90% довірчі інтервали - 80,18-122,80%. Тmах становило 30 хв при підшкірному введенні та 2 хв при внутрішньовенному введенні. Розподіл Після одноразового або багаторазового введення в дозах 1,0 мг/м2 та 1,3 мг/м2 середній обсяг розподілу бортезомібу у пацієнтів із множинною мієломою становить 1659-3294 л (489-1884 л/м2). Це дозволяє припустити, що бортезоміб інтенсивно розподіляється у периферичних тканинах. При концентраціях бортезомібу 100-1000 нг/мл зв'язування препарату з білками плазми становить у середньому 83%. Фракція бортезомібу, що з білками плазми, залежить від концентрації. Метаболізм В умовах in vitro метаболізм бортезомібу переважно здійснюється ізоферментами цитохрому Р450 – CYP3A4, CYP2C19 та CYP1А2. Участь ізоферментів CYP2D6 та CYP2C9 у метаболізмі бортезомібу незначна. Основним шляхом метаболізму є відщеплення атомів бору з утворенням двох метаболітів, які надалі гідроксилюються з утворенням кількох інших метаболітів. Метаболіти бортезомібу не пригнічують 26S-протеасому. Виведення Середній період напіввиведення бортезомібу при багаторазовому введенні становить 40-193 години. Препарат швидше виводиться після першої дози, порівняно з наступними введеннями. Після першого введення в дозах 1,0 мг/м2 та 1,3 мг/м2 середній загальний кліренс становить відповідно 102 л/год та 112 л/год, а після наступних введень – відповідно 15-32 л/год. Шляхи виведення бортезомібу у людини не вивчали. Фармакокінетика в окремих груп пацієнтів Вплив віку, статі та раси на фармакокінетику бортезомібу не вивчався. Пацієнти з порушеннями функції печінки Легкі порушення функції печінки не впливають на фармакокінетику бортезомібу. У пацієнтів з порушеннями функції печінки середнього та тяжкого ступеня спостерігається 60% збільшення AUC (площа під кривою "концентрація – час") бортезомібу порівняно з пацієнтами з нормальною функцією печінки. Для пацієнтів з порушеннями функції печінки середнього та тяжкого ступеня рекомендується зменшення початкової дози бортезомібу та динамічне спостереження. Пацієнти з порушеннями функції нирок Фармакокінетика бортезомібу в дозах 0,7-1,3 мг/м2 внутрішньовенно 2 рази на тиждень у пацієнтів з легкими, середніми або тяжкими порушеннями функції нирок, включаючи пацієнтів, які перебувають на діалізі, можна порівняти з фармакокінетикою препарату у пацієнтів з нормальною функцією нирок.ФармакодинамікаБортезоміб - це оборотний інгібітор хімотрипсин-подібної активності 26S-протеасоми клітин ссавців. Протеасома є великим білковим комплексом, який розщеплює білки, кон'юговані з убіквітіном. Убіквітін-протеасомний шлях відіграє ключову роль у регуляції внутрішньоклітинної концентрації деяких білків і, таким чином, підтримує внутрішньоклітинний гомеостаз. Пригнічення активності 26S-протеасоми запобігає селективному протеолізу, що може впливати на багато каскадів реакцій передачі сигналу в клітині. Порушення механізму підтримки гомеостазу може спричинити загибель клітини. У багатьох експериментальних моделях in vivo бортезоміб викликає уповільнення росту пухлини, включаючи множинну мієлому. В експериментах in vitro, ex vivo та на тваринних моделях бортезоміб посилює диференціювання та активність остеобластів та інгібує функцію остеокластів. Ці ефекти спостерігалися у пацієнтів з множинною мієломою з множинними осередками остеолізу, які отримують терапію бортезомібом.Показання до застосуванняМножинна мієлома, мантійноклітинна лімфома у пацієнтів, які раніше отримували, принаймні, 1 лінію терапії.Протипоказання до застосуванняПідвищена чутливість до бортезомібу, бору та манітолу; вагітність та період годування груддю; дитячий вік (відсутність досвіду застосування); гострі дифузні інфільтративні захворювання легень; ураження перикарда; одночасне застосування з сильними індукторами ізоферменту CYP3A4 (рифампіцин, карбамазепін, фенітоїн, фенобарбітал, звіробій продірявлений). З обережністю: Порушення функції печінки важкого та середнього ступеня; тяжкі порушення функції нирок; судоми або епілепсія в анамнезі; непритомність; діабетична нейропатія в анамнезі; одночасний прийом гіпотензивних препаратів; зневоднення на фоні діареї або блювання; запор; ризик розвитку хронічної серцевої недостатності; одночасний прийом інгібіторів або субстратів ізоферменту CYP3A4, одночасний прийом субстратів ізоферменту CYP2C9, пероральних гіпоглікемічних препаратів.Вагітність та лактаціяЗастосування бортезомібу під час вагітності протипоказане. При необхідності застосування препарату у період лактації грудне вигодовування слід припинити.Побічна діяСерйозні небажані реакції нечасто спостерігалися під час терапії бортезомібом та включали серцеву недостатність, синдром лізису пухлини, легеневу гіпертензію, синдром оборотної задньої енцефалопатії, гострі дифузні інфільтративні легеневі захворювання. Крім того, в окремих випадках спостерігалася вегетативна нейропатія. Найчастіше під час терапії бортезомібом відзначалися такі небажані реакції: нудота, діарея, запор, блювання, втома, пірексія, тромбоцитопенія, анемія, нейтропенія, периферична нейропатія (в т.ч. сенсорна), головний біль, парестезія, зниження апетиту висип, що оперізує герпес і міалгія. Нижче перераховані небажані побічні ефекти, які були розцінені як імовірно або, можливо, пов'язані із застосуванням бортезомібу. Частота побічних реакцій, які можуть виникати під час терапії, наведена у вигляді наступної градації: дуже часто (>1/10), часто (>1/100, <1/10), нечасто (>1/1000, <1/100) ), рідко (> 1/10000, < 1/1000), дуже рідко (< 1/10000, включав окремі повідомлення) та невстановленої частоти (частота не може бути підрахована за доступними даними). Інфекційні та паразитарні захворювання: часто – простий герпес, оперізуючий герпес (в т.ч. дисемінований та офтальмогерпес), пневмонія, грибкові інфекції; нечасто - інфекція, бактеріальні, вірусні інфекції, сепсис (в т.ч. септичний шок), бронхопневмонія, герпесвірусна інфекція, герпетичний менінгоенцефаліт, бактеріємія (в т.ч. стафілококова), ячмінь, грип, запалення асоційовані із застосуванням медичних приладів, інфекції шкіри, інфекції вуха, стафілококові інфекції, зубні інфекції; рідко – менінгіт (в т.ч. бактеріальний), Епштейн-Бар-вірусна інфекція, генітальний герпес, тонзиліт, мастоїдит, синдром хронічної втоми. Доброякісні, злоякісні та неуточнені новоутворення (включаючи кісти та поліпи): рідко – злоякісні новоутворення, плазмоцитарний лейкоз, карцинома нирки, новоутворення, грибоподібний мікоз, доброякісні новоутворення. Порушення з боку крові та лімфатичної системи: дуже часто – тромбоцитопенія, нейтропенія, анемія; часто - лейкопенія, лімфопенія; нечасто – панцитопенія, фебрильна нейтропенія, коагулопатія, лейкоцитоз, лімфаденопатія. гемолітична анемія; рідко – дисеміноване внутрішньосудинне згортання (ДВС-синдром), тромбоцитоз, синдром підвищеної в'язкості крові, порушення з боку тромбоцитів, тромбоцитопенічна пурпура, порушення з боку крові, геморагічний діатез, лімфоцитарна інфільтрація. Порушення з боку імунної системи: нечасто – набряк Квінке, гіперчутливість; рідко – анафілактичний шок, амілоїдоз, реакції з утворенням імунних комплексів (тип III). Порушення з боку ендокринної системи: нечасто – синдром Іценко-Кушинга, гіпертиреоз, порушення секреції антидіуретичного гормону; рідко – гіпотиреоз. Порушення з боку обміну речовин та харчування: дуже часто – зниження апетиту; часто – зневоднення, гіпокаліємія, гіпонатріємія, зміна концентрації глюкози в крові, гіпокальціємія, зміна активності ферментів; нечасто – синдром лізису пухлини, відсутність збільшення маси тіла, гіпомагніємія, гіперфосфатемія, гіперкаліємія, гіперкальціємія, гіпернатріємія, зміна концентрації сечової кислоти, цукровий діабет, затримка рідини; рідко – гіпермагніємія, ацидоз, порушення водно-електролітного балансу, надмірне накопичення рідини, гіпохлоремія, гіповолемія, гіперхлоремія, гіперфосфатемія, порушення обміну речовин, дефіцит вітамінів групи В, дефіцит вітаміну В12, подагра, підвищений апетит, непере. Порушення психіки: часто - розлади та порушення настрою, тривожність, розлади та порушення сну; нечасто – зміни психічного статусу, галюцинації, психотичний розлад, сплутаність свідомості, збуджений стан; рідко – суїцидальні думки, розлад адаптації, делірій, зниження лібідо. Порушення з боку нервової системи: дуже часто – нейропатія, периферична сенсорна нейропатія, дизестезія, невралгія; часто - рухова нейропатія, втрата свідомості (в т.ч. непритомність), запаморочення, спотворення смаку, млявість, біль голови; нечасто - тремор, периферична сенсомоторна нейропатія, дискінезія, порушення рівноваги, втрата пам'яті (викл. деменцію), енцефалопатія, синдром задньої оборотної енцефалопатії, нейротоксичність, судоми, постгерпетична невралгія, розлад мови, синдром "неспокійних ніг", мс уваги, патологічні рефлекси, паросмія; рідко – внутрішньомозковий крововилив, внутрішньочерепний крововилив (в т.ч. субарахноїдальний), набряк мозку, транзиторна ішемічна атака, кома, дисбаланс вегетативної нервової системи, вегетативна нейропатія, параліч черепних нервів,параліч, парез, переднепритомний стан, синдром ураження стовбура мозку, порушення мозкового кровообігу, корінцевий синдром, психомоторна гіперактивність, компресія спинного мозку, когнітивні розлади, розлади рухів, розлади нервової системи, радикуліт, слинотеча, гіпотонія м'язів. Порушення з боку органу зору: часто – набряк очей, порушення зору, кон'юнктивіт; нечасто - крововилив у око, інфекції пек, запалення очей, диплопія, сухість очей, подразнення очей, біль у власних очах, посилена сльозотеча, виділення з очей; рідко – ураження рогівки, екзофтальм, ретиніт, худоба, ураження очей (в т.ч. століття), дакріоаденіт, світлобоязнь, фотопсія, оптична нейропатія, різні ступені порушення зору (до сліпоти). Порушення з боку органу слуху та лабіринтні порушення: часто – вертиго; нечасто – дзвін у вухах, порушення слуху (до глухоти), дискомфорт у ділянці вуха; рідко – кровотеча, вестибулярний нейроніт, ураження вуха. Порушення з боку серця: нечасто – тампонада серця, кардіопульмонарний шок, фібриляція серця (в т.ч. фібриляція передсердь), серцева недостатність (в т.ч. лівого та правого шлуночків), аритмія, тахікардія, відчуття серцебиття, стенокардія, перикард у тому числі ексудативний перикардит), кардіоміопатія, шлуночкова дисфункція, брадикардія; рідко - тріпотіння передсердь, інфаркт міокарда, атріовентрикулярна блокада, серцево-судинні порушення (в т.ч. кардіогенний шок), аритмія шлуночкова тахісистолічна типу "пірует", стенокардія нестабільна, захворювання клапанів серця, коронарна недостатність, останов. Порушення з боку судин: часто – зниження артеріального тиску, ортостатична гіпотензія, підвищення артеріального тиску; нечасто – інсульт, тромбоз глибоких вен, кровотеча, тромбофлебіт (в т.ч. поверхневий), циркуляторний колапс (в т.ч. гіповолемічний шок), флебіт, припливи, гематома (в т.ч. периренальна), зниження периферичного кровообігу, васкуліт, гіперемія (в т.ч. окулярна); рідко – емболія периферичних судин, лімфедема, блідість, еритроменалгія, вазодилатація, зміна забарвлення вен, венозна недостатність. Порушення з боку дихальної системи, органів грудної клітки та середостіння: часто – задишка, носова кровотеча, інфекції верхніх та нижніх дихальних шляхів, кашель; нечасто - легенева емболія, плевральний випіт, набряк легенів (в т.ч. гострий), легеневе альвеолярне крововилив, бронхоспазм, хронічна обструктивна хвороба легень, гіпоксемія, закладеність дихальних шляхів, гіпоксія, плеврит, дихея; рідко - дихальна недостатність, гострий респіраторний дистрес-синдром, апное, пневмоторакс, ателектаз, легенева гіпертензія, кровохаркання, гіпервентиляція, ортопное, пневмоніт, респіраторний алкалоз, тахіпное, фіброз легких, порушення з боку брон, почуття стиснення в горлі, сухість у горлі,підвищена секреція у верхніх дихальних шляхах, подразнення горла, кашльовий синдром верхніх дихальних шляхів. Порушення з боку шлунково-кишкового тракту: дуже часто – нудота, блювання, діарея, запор; часто - кровотеча із шлунково-кишкового тракту (у т.ч. кровотеча слизової оболонки), диспепсія, стоматит, порушення тонусу шлунково-кишкового тракту, біль у ділянці горла та глотки, біль у ділянці живота (у т.ч. шлунково-кишковий біль та біль у селезінці) , Порушення з боку ротової порожнини, метеоризм; нечасто – панкреатит (в т.ч, хронічний), блювота кров'ю, набряклість губ, обструкція ШКТ (в т.ч. кишкова непрохідність), дискомфорт у животі, виразки слизової оболонки порожнини рота, ентерит, гастрит, кровотеча з ясен, гастроезофа хвороба, коліт (в т.ч, псевдомембранозний коліт), ішемічний коліт, запалення слизової оболонки шлунково-кишкового тракту, дисфагія, синдром подразненого кишечника, порушення з боку шлунково-кишкового тракту, наліт на мові, порушення моторики шлунково-кишкового тракту,порушення з боку слинних залоз; рідко - гострий панкреатит, перитоніт, набряк язика, асцит, езофагіт, хейліт, нетримання калу, атонія анального сфінктера, фекалому, виразки та перфорація ШКТ, гіпертрофія ясен, мегаколон, виділення з прямої кишки, поява волди , анальна тріщина, зміна ритму дефекації, прокталгія, порушення випорожнень. Порушення з боку печінки та жовчовивідних шляхів: часто – зміна активності "печінкових" ферментів; нечасто – гепатотоксичність (в т.ч. печінкові порушення), гепатит, холестаз; рідко – печінкова недостатність, гепатомегалія, синдром Бадда-Кіарі, цитомегаловірусний гепатит, печінкова кровотеча, жовчнокам'яна хвороба. Порушення з боку шкіри та підшкірних тканин: часто – висипання, свербіж, еритема, сухість шкіри; нечасто - мультиформна еритема, кропив'янка, гострий фебрильний нейтрофільний дерматоз, токсичний шкірний висип, токсичний епідермальний некроліз, синдром Стівенса-Джонсона, дерматит, зміна структури волосся, петехія, екхімоз, ураження шкіри, пурпура, нове пролежні, вугровий висип, пухирі, порушення пігментації шкіри; рідко - реакції з боку шкіри, лімфоцитарна інфільтрація Джесснера, долонно-підошовна еритродизестезія, підшкірні кровотечі, сітчасте ліведо, індурація шкіри, папула, реакції фоточутливості, себорея, холодний піт, ураження шкіри, неуточнені, ероз, Порушення з боку скелетно-м'язової та сполучної тканини: дуже часто – кістково-м'язові болі; часто - м'язові спазми, біль у кінцівках, слабкість м'язів; нечасто - м'язові посмикування, набряки суглобів, артрит, тугорухливість суглобів, міопатія, відчуття тяжкості; рідко – рабдоміоліз, синдром скронево-нижньощелепного суглоба, фістула, суглобовий випіт, біль у щелепі, кісткові порушення, інфекції та запалення кістково-м'язової та сполучної тканини, синовіальні кісти. Порушення з боку нирок та сечовивідних шляхів: часто – порушення функції нирок; нечасто – гостра ниркова недостатність, хронічна ниркова недостатність, інфекції сечовивідних шляхів, скарги з боку сечовивідних шляхів, гематурія, затримка сечі, порушення сечовипускання, протеїнурія, азотемія, олігурія, поллакіурія; рідко – подразнення сечового міхура. Порушення з боку статевих органів та молочної залози: нечасто – вагінальні кровотечі, біль у геніталіях, еректильна дисфункція; рідко - порушення функції яєчок, простатит, порушення функції молочної залози, болючість придатків яєчок, епідидиміт, біль у ділянці малого тазу, виразка вульви. Вроджені, спадкові та генетичні порушення: рідко – аплазія, мальформація ШКТ, іхтіоз. Загальні розлади та порушення у місці введення: дуже часто – пірексія, підвищена стомлюваність, астенія; часто – набряки (в т.ч. периферичні), озноб, біль, дискомфорт; нечасто - погіршення загального фізичного здоров'я, набряк особи, реакції в місці введення, порушення з боку слизових оболонок, біль у ділянці грудей, порушення ходи, відчуття холоду, екстравазація, ускладнення від застосування катетера, зміна відчуття спраги, дискомфорт у ділянці грудей, відчуття зміни температури тіла, біль у місці введення; рідко - смерть (в т.ч. раптова), поліорганна недостатність, кровотеча у місці введення, грижа, порушення процесів загоєння, запалення, флебіт у місці введення, болючість, виразки, дратівливість, некардіальний біль у грудях, біль у місці введення катетера, відчуття стороннього тіла. Лабораторні та інструментальні дані: часто - зниження маси тіла; нечасто – гіпербілірубінемія, зміна білкових показників, збільшення маси тіла, зміна показників крові, підвищення концентрації С-реактивного білка; рідко – зміна вмісту газів у крові, зміни кардіограми (в т.ч. збільшення зубця QT), зміна протромбінового часу, зниження pH шлункового соку, збільшення агрегації тромбоцитів, підвищення концентрації тропоніну I, виявлення вірусів та зміна серології, зміни в аналізі сечі. Травми, інтоксикації та ускладнення маніпуляцій: нечасто – падіння, контузії; рідко – трансфузійні реакції, переломи, ригідність, травми обличчя, травми суглобів, опіки, розриви, біль під час процедури, радіаційне ураження. Хірургічні та терапевтичні маніпуляції: рідко – активація макрофагів. Пацієнти з мантійноклітинною лімфомою Показники безпеки бортезомібу у цих пацієнтів подібні до відповідних показників у пацієнтів з множинною мієломою. Значні відмінності між двома групами пацієнтів полягали в тому, що тромбоцитопенія, нейтропенія, анемія, нудота, блювання та пірексія частіше спостерігаються у пацієнтів з множинною мієломою порівняно з пацієнтами з мантійноклітинною лімфомою; а периферична нейропатія, висипання та свербіж - у пацієнтів з мантійноклітинною лімфомою.Взаємодія з лікарськими засобамиУ дослідженнях in vitro та дослідженнях in vivo бортезоміб виявляв властивості слабкого інгібітору ізоферментів цитохрому Р450 1А2, 2С9, 2С19, 2D6 та 3А4. Виходячи з незначного внеску ізоферменту CYP2D6 у метаболізмі бортезомібу (7%), у людей з низькою активністю цього ізоферменту не очікується зміни загального розподілу препарату. Дослідження лікарської взаємодії із сильним інгібітором ізоферменту CYP3A4 кетоконазолом показало збільшення середніх значень AUC бортезомібу в середньому на 35%. Тому слід ретельно спостерігати за пацієнтами, які отримують одночасно бортезоміб та сильний інгібітор ізоферменту CYP3A4 (кетоконазол, ритонавір). У дослідженні впливу лікарської взаємодії із сильним інгібітором ізоферменту CYP2C19 омепразолом на фармакокінетику бортезомібу не виявлено суттєвої зміни фармакокінетики бортезомібу. Дослідження впливу лікарської взаємодії з рифампіцином – сильним індуктором ізоферменту CYP3A4 – на фармакокінетику бортезомібу показало зниження середніх значень AUC бортезомібу в середньому на 45%. Тому не рекомендується застосовувати препарат Борамілан разом з сильними індукторами CYP3A4, оскільки ефективність терапії може бути знижена. До індукторів CYP3A4 відносяться рифампіцин, карбамазепін, фенітоїн, фенобарбітал та звіробій продірявлений. У тому ж дослідженні оцінювали ефект дексаметазону - слабшого індуктора CYP3A4. Виходячи з результатів дослідження, не виявлено суттєвої зміни фармакокінетики бортезомібу. Дослідження лікарської взаємодії бортезомібу з комбінацією мелфалан-преднізолону показало збільшення середніх значень AUC бортезомібу на 17%. Ця зміна вважається клінічно незначущою. У пацієнтів з цукровим діабетом, які отримували пероральні гіпоглікемічні препарати, зареєстровані випадки гіпоглікемії та гіперглікемії. При застосуванні бортезомібу у поєднанні з препаратами, які можуть асоціюватися з периферичною нейропатією (такі як аміодарон, противірусні засоби, ізоніазид, нітрофурантоїн або статини) та препаратами, що знижують артеріальний тиск, слід бути обережним.Спосіб застосування та дозиПрепарат Борамілан показаний тільки для внутрішньовенного та підшкірного введення. При внутрішньовенному введенні концентрація розчину має становити 1 мг/мл. При підшкірному введенні концентрація розчину становитиме 2,5 мг/мл. Концентрація розчину повинна розраховуватись дуже ретельно. Чи не вводити інтратекально. При інтратекальному введенні бортезомібу можливі випадки смерті. Монотерапія Борамілан вводять внутрішньовенно струминно протягом 3-5 секунд або підшкірно. Рекомендована доза бортезомібу становить 1,3 мг/м2 площі поверхні тіла двічі на тиждень протягом 2 тижнів (дні 1, 4, 8 та 11) з наступною 10-денною перервою (дні 12-21). Між введенням послідовних доз препарату Борамілан має пройти не менше 72 год. Ступінь клінічної відповіді рекомендується оцінювати після проведення 3-х та 5-ти циклів лікування. У разі досягнення повної клінічної відповіді рекомендується проведення 2 додаткових циклів лікування. При тривалості лікування більше 8 циклів Борамілан® можна застосовувати за стандартною схемою або за схемою підтримуючої терапії - щотижня протягом 4-х тижнів (дні 1, 8, 15, 22) з наступним 13-денним періодом відпочинку (дні 23-35) ). Пацієнтам, у яких терапія препаратом Борамілан не дала клінічної відповіді (прогресування або стабілізація захворювання після 2-х або 4-х циклів відповідно), може бути призначена комбінація препарату Борамілан з високими дозами дексаметазону. У цьому випадку з кожною дозою препарату Борамілан® призначається перорально 40 мг дексаметазону: 20 мг на день введення препарату Борамілан® та 20 мг наступного дня після введення препарату Борамілан®. Таким чином, прийом дексаметазону виробляють 1, 2, 4, 5, 8, 9, 11 і 12 день, сумарно 160 мг за 3 тижні. Рекомендації щодо корекції дози та режиму введення препарату Борамілан® При розвитку гематологічної токсичності 4-го ступеня або будь-якого негематологічного токсичного ефекту 3-го ступеня, за винятком нейропатії, лікування препаратом Борамілан слід припинити. Після зникнення симптомів токсичності лікування препаратом Борамілан можна відновити в дозі, зниженій на 25% (дозу 1,3 мг/м2 знижують до 1,0 мг/м2; дозу 1,0 мг/м2 знижують до 0,7 мг/м2) . При появі пов'язаної із застосуванням препарату Борамілан® нейропатичного болю та/або периферичної сенсорної нейропатії дозу препарату змінюють відповідно до таблиці 1. У пацієнтів з тяжкою нейропатією в анамнезі Борамілан® можна застосовувати лише після ретельної оцінки співвідношення ризик/користування. Таблиця 1. Рекомендована зміна дози при розвитку викликаної препаратом Борамілан® нейропатичного болю та/або периферичної сенсорної або рухової нейропатії Тяжкість периферичної нейропатії Зміна дози та частоти введення 1-й ступінь (парестезія, слабкість та/або згасання рефлексів) без болю або втрати функції Доза та режим введення не потребує корекції 1-й ступінь з болем або 2-й ступінь (порушення функції, але не повсякденної активності) Зменшити дозу до 1,0 мг/м2 2-й ступінь з болем або 3-й ступінь (порушення повсякденної активності) Припинити застосування препарату Борамілан до зникнення симптомів токсичності. Після цього відновити лікування, знизивши дозу препарату Борамілан до 0,7 мг/м2 і зменшивши частоту введення до одного разу на тиждень. 4-й ступінь (сенсорна нейропатія, що призводить до інвалідності або рухова нейропатія, що загрожує життю або призводить до паралічу) Припинити застосування препарату Бор Пацієнти з порушеннями функції нирок Ступінь порушення функції нирок не впливає на фармакокінетику препарату Борамілан. Тому для пацієнтів з нирковою недостатністю корекції дози не потрібно, Борамілан слід вводити після проведення діалізу, т.к. діаліз може знижувати концентрацію препарату у плазмі крові. Пацієнти з порушеннями функції печінки У пацієнтів з порушеннями функції печінки легко не потрібні зміни початкової дози. Слід призначати дозу, що рекомендується. Пацієнтам з порушеннями функції печінки середнього та тяжкого ступеня слід призначати Борамілан у зменшеній дозі (див. таблицю 2). Таблиця 2. Рекомендовані зміни початкової дози Борамілан® у пацієнтів з порушеннями функції печінки Ступінь тяжкості порушень функції печінки Концентрація білірубіну Активність ACT* Зміна початкової дози Легка ≤1,0х ВДН > ВДН** Не вимагається > 1,0 х - 1,5 х ВДН Будь-яка Не вимагається Середня >1,5х - 3хВГН Будь-яка Потрібно призначати Борамілан у зменшеній дозі 0,7 мг/м2 протягом першого циклу. Слід розглянути можливість збільшення дози до 1,0 мг/м2 або подальше зменшення дози до 0,5 мг/м2 у наступних циклах залежно від переносимості пацієнтом. Важка >3х ВДН Будь-яка *АСТ - аспартатамінотрансфераза ** ВГН – верхня межа норми Комбінована терапія Рекомендована доза Борамілан® вводять внутрішньовенно струминно протягом 3-5 секунд або підшкірно у комбінації з мелфаланом та преднізолоном, що приймаються внутрішньо. Проводять дев'ять 6-тижневих циклів, як показано в таблиці 3. У циклах 1-4 Борамілан® застосовують 2 рази на тиждень (дні 1, 4, 8, 11, 22, 25, 29 та 32), а в циклах 5-9 - 1 раз на тиждень (дні 1, 8, 22 та 29). Таблиця 3. Рекомендована схема дозування препарату Борамілан®, що застосовується в комбінації з мелфаланом та преднізолоном у пацієнтів з раніше нелікованою множинною мієломою Борамілан 2 рази на тиждень (цикли 1-4) Тиждень 1 2 3 4 5 6 Борамілан® (1,3 мг/м2) день 1 - - день 4 день 8 день 11 період відпочинку день 22 день 25 день 29 день 32 період відпочинку Мелфалан (9 мг/м2) + Преднізолон (60 мг/м2) день 1 день 2 день 3 день 4 - - період відпочинку - - - - період відпочинку Борамілан 1 раз на тиждень (цикли 5-9) Тиждень 1 2 3 4 5 6 Борамілан® 1,3 мг/м2 день 1 - - - день 8 період відпочинку день 22 день 29 період відпочинку Мелфалан (9 мг/м2) + Преднізолон (60 мг/м2) день 1 день 2 день 3 день 4 - період відпочинку - - період відпочинку Рекомендації щодо корекції дози при комбінованій терапії Корекція дози та схеми застосування при застосуванні препарату Борамілан разом з мелфаланом та преднізолоном. Перед початком нового циклу лікування: вміст тромбоцитів має бути >70000/мкл; абсолютний вміст нейтрофілів (АСН) > 1000/мкл; негематологічна токсичність повинна знизитись до 1 ступеня або до вихідного рівня. Таблиця 4. Корекції дози при наступних циклах лікування Токсичність Корекція або відстрочення дози Гематологічна токсичність у ході попереднього циклу: Тривала нейтропенія або тромбоцитопенія 4-го ступеня, або тромбоцитопенія з кровотечею У наступному циклі дозу мелфалан слід зменшити на 25%. Зміст тромбоцитів ≤30000/мкл або АСН ≤750/мкл у день введення препарату Борамілан® (крім дня 1) Відкласти введення препарату Борамілан® Декілька відстрочок введення препарату Борамілан® в одному циклі (>3 рази при введенні 2 рази на тиждень або ≥2 рази при введенні 1 рази на тиждень) Дозу препарату Борамілан знижують на 1 ступінь (з 1,3 мг/м2 до 1,0 мг/м2; з 1,0 мг/м2 до 0,7 мг/м2) Негематологічна токсичність ≥ 3-го ступеня Застосування препарату Борамілан відкладають до зниження негематологічної токсичності до 1 ступеня або до вихідного рівня. Після цього лікування препаратом Борамілан можна відновити в дозі, зниженій на 1 ступінь (з 1,3 мг/м2 до 1,0 мг/м2; з 1,0 мг/м до 0,7 мг/м2). При розвитку нейропатичного болю та/або периферичної нейропатії, пов'язаної із застосуванням препарату Борамілан, введення чергової дози відкладають та/або коригують дозу, як описано в таблиці 1. Додаткова інформація про мелфалан і преднізолон наводиться в інструкціях з медичного застосування цих препаратів. Спосіб застосування Борамілан є протипухлинним препаратом. При приготуванні розчину та поводженні з препаратом слід виявляти обережність. Слід дотримуватись відповідних заходів асептики. Рекомендується користуватися рукавичками та іншим захисним одягом для запобігання контакту зі шкірою. Препарат не можна змішувати з іншими лікарськими засобами, крім 0,9% розчину натрію хлориду. Хімічна та фізична стабільність зберігається протягом 8 годин при температурі не вище 25 °С при зберіганні в оригінальному флаконі або шприці при природному висвітленні. З мікробіологічної точки зору, приготовлений розчин повинен бути використаний негайно. Якщо препарат не був використаний негайно, відповідальність за дотримання термінів та умов зберігання після розтину до застосування несе споживач. Приготування розчину для внутрішньовенного введення Вміст флакона з дозуванням 2,5 мг розчиняють у 2,5 мл 0,9% розчину натрію хлориду, а вміст флакону з дозуванням 3,0 мг розчиняють у 3,0 мл 0,9% розчину натрію хлориду. Концентрація розчину для внутрішньовенного введення повинна становити 1 мг/мл. Приготовлений розчин повинен бути прозорим та безбарвним. При виявленні механічних включень або зміни кольору приготований розчин не можна використовувати. Отриманий розчин вводять шляхом внутрішньовенної болюсної ін'єкції протягом 3-5 секунд через периферичний або центральний катетер венозний, який потім промивають 0,9% розчином натрію хлориду для ін'єкцій. Приготування розчину для підшкірного введення Вміст флакона з дозуванням 2,5 мг розчиняють у 1,0 мл 0,9% розчину натрію хлориду, а вміст флакону з дозуванням 3,0 мг розчиняють у 1,2 мл 0,9% розчину натрію хлориду. Концентрація підготовленого розчину для підшкірного введення повинна становити 2,5 мг/мл. Приготовлений розчин повинен бути прозорим та безбарвним. При виявленні механічних включень або зміни кольору приготований розчин не можна використовувати. Отриманий розчин вводять підшкірно в область стегна (праве та ліве) або область живота (праворуч або ліворуч). Необхідно постійно міняти місце введення препарату. Кожна наступна ін'єкція повинна вводитись на відстані як мінімум 2,5 см від місця попередньої ін'єкції. Не можна вводити препарат у чутливі області, пошкоджені області (почервоніння, синці), а також у ділянці, де введення голки утруднене. У разі виникнення місцевих реакцій у ділянці підшкірного введення препарату Борамілан® можна використовувати менш концентрований розчин для підшкірного введення (1 мг/мл замість 2,5 мг/мл; для цього вміст флакону з дозуванням 2,5 мг розчиняють у 2,5 мл 0 ,9% розчину хлориду натрію, а вміст флакону з дозуванням 3,0 мг розчиняють у 3,0 мл 0,9% розчину хлориду натрію) або перейти на внутрішньовенне введення препарату Борамілан®.ПередозуванняПередозування, що перевищує рекомендовану дозу більш ніж у 2 рази, супроводжувалося гострим зниженням артеріального тиску та тромбоцитопенією зі смертельним наслідком. Специфічний антидот до бортезомібу не відомий. При передозуванні слід контролювати показники життєвих функцій пацієнта та проводити відповідну терапію для підтримання артеріального тиску (інфузійна терапія, судинозвужувальні та/або інотропні препарати) та температури тіла.Запобіжні заходи та особливі вказівкиЛікування препаратом Борамілан слід проводити тільки під наглядом лікаря, який має досвід застосування протипухлинної хіміотерапії. Лікарський препарат Борамілан® призначений тільки для внутрішньовенного та підшкірного введення. Чи не вводити інтратекально. При ненавмисному введенні бортезомібу інтратекально було зафіксовано випадки смерті. До початку та під час кожного циклу терапії необхідно проводити повний аналіз крові з підрахунком лейкоцитарної формули та вмісту тромбоцитів. Тромбоцитопенія Найчастіше при терапії бортезомібом спостерігається минуща тромбоцитопенія, при цьому найменша кількість тромбоцитів зазвичай спостерігається на 11-й день циклу. Циклова періодичність зменшення та збільшення кількості тромбоцитів спостерігається протягом усіх 8 циклів при застосуванні препарату 2 рази на тиждень, таким чином немає даних, що підтверджують наростаючу тромбоцитопенію. При зниженні кількості тромбоцитів Шлунково-кишкові порушення З метою запобігання нудоті та блюванню рекомендується застосування протиблювотних препаратів. У разі виникнення діареї призначають протидіарейні лікарські препарати. Для запобігання або лікування зневоднення пацієнтам необхідно проводити регідратаційну терапію та підтримувати водно-електролітний баланс. Повідомлялося про випадки розвитку кишкової непрохідності (нечасто). Прогресуюча мультифокальна лейкоенцефалопатія (ПМЛ) Про дуже рідкісні випадки розвитку вірусної інфекції Джона Каннінгема невідомої етіології, що призводила до прогресуючої мультифокальної лейкоенцефалопатії та смерті, повідомлялося у пацієнтів, які отримують терапію бортезомібом. Пацієнти з діагнозом ПМЛ отримували імуносупресивну терапію до або одночасно із застосуванням бортезомібу. У більшості випадків ПМЛ було діагностовано протягом 12 місяців з моменту введення першої дози бортезомібу. Пацієнтів необхідно спостерігати на регулярній основі щодо виникнення або погіршення неврологічних симптомів або ознак, які можуть свідчити про ПМЛ. При підозрі на ПМЛ пацієнта необхідно направити до фахівця у галузі ПМЛ та вжити відповідних діагностичних заходів. Слід припинити застосування препарату Борамілан у разі діагностування ПМЛ. Периферична нейропатія У разі виникнення нейропатії проводять підтримуючу терапію. Зазвичай частота розвитку периферичної нейропатії досягає максимуму на 5-му циклі лікування бортезомібом. При появі нових або посиленні наявних симптомів периферичної нейропатії може знадобитися зниження дози та зміна режиму введення препарату Борамілан. Пацієнти повинні бути під постійним наглядом у зв'язку з можливістю виникнення симптомів нейропатії (відчуття печіння, гіперестезія, гіпестезія, парестезія, відчуття дискомфорту, невропатичний біль або слабкість). Частота виникнення нейропатії при підшкірному введенні бортезомібу нижче, ніж при внутрішньовенному введенні. Ранній та регулярний моніторинг на наявність симптомів нейропатії з неврологічною оцінкою повинен проводитися у пацієнтів, які отримують терапію препаратом Борамілан у комбінації з препаратами, здатними викликати нейропатію (наприклад, талідомід). При цьому слід розглянути можливість зниження дози або припинення лікування. Судоми У пацієнтів з відсутністю судом чи епілепсії в анамнезі описані нечасті випадки розвитку судом. При лікуванні пацієнтів, які мають будь-які фактори ризику судом, потрібна особлива обережність. Ортостатична гіпотензія Терапія бортезомібом часто супроводжується ортостатичною гіпотензією. У більшості випадків вона буває слабкою або середньою тяжкістю і може спостерігатися в ході лікування. Рідко спостерігалися короткочасні втрати свідомості. У пацієнтів, які мають в анамнезі непритомність, діабетичну нейропатію, які отримують гіпотензивні препарати, а також у пацієнтів з зневодненням на фоні діареї або блювання слід дотримуватися обережності. Пацієнтів слід проінструктувати про необхідність звернення до лікаря у разі запаморочення, почуття "легкості в голові" або непритомності. При розвитку ортостатичної гіпотензії рекомендується гідратація, введення глюкокортикостероїдів та/або симпатоміметиків; за необхідності слід знизити дозу гіпотензивних препаратів. Серцева недостатність При застосуванні бортезомібу описано розвиток або посилення наявної хронічної серцевої недостатності. До розвитку ознак та симптомів серцевої недостатності може призводити затримка рідини. Пацієнти з факторами ризику або із захворюваннями серця в анамнезі повинні піддаватися ретельному спостереженню. Печінкова недостатність Описано випадки виникнення гострої печінкової недостатності у пацієнтів, які на тлі терапії бортезомібом одночасно приймали як супутнє лікування інші препарати. Такі ознаки порушення функції печінки, як збільшення активності печінкових ферментів, гіпербілірубінемія або гепатит зазвичай проходили при відміні бортезомібу. Дані щодо стану цих пацієнтів після відновлення терапії бортезомібом обмежені. Пацієнтам з симптомами порушення функції печінки слід призначати Борамілан у нижчих початкових дозах і проводити моніторинг на предмет виникнення токсичності, оскільки бортезоміб метаболізується печінковими ферментами і його концентрація може збільшитися при порушенні функції печінки середнього та важкого ступенів (див. розділ "Спосіб застосування та дози"). Синдром задньої оборотної лейкоенцефалопатії У пацієнтів, які отримують терапію бортезомібом, відзначався синдром задньої оборотної лейкоенцефалопатії - рідкісне, оборотне неврологічне порушення, яке може супроводжуватися судомами, підвищенням артеріального тиску, головним болем, летаргією, сплутаністю свідомості, сліпотою та іншими візуальними та невр. Для підтвердження діагнозу проводиться магнітно-резонансна томографія мозку. При розвитку синдрому задньої оборотної лейкоенцефалопатії слід припинити застосування препарату Борамілан. Безпека відновлення терапії бортезомібом після раніше виявленого синдрому задньої оборотної лейкоенцефалопатії невідома. Реактивація вірусу Herpes zoster Слід розглянути можливість проведення противірусної профілактики у пацієнтів, які отримують терапію бортезомібом. У пацієнтів, які отримують терапію бортезомібом, мелфаланом та преднізолоном, частота реактивації вірусу Herpes zoster була більшою порівняно з пацієнтами, які отримують терапію мелфаланом та преднізолоном (14% та 4% відповідно). Проведення противірусної профілактики достовірно знижує частоту реактивації вірусу Herpes zoster. Порушення функції легень У поодиноких випадках при застосуванні бортезомібу спостерігаються гострі дифузні інфільтративні захворювання легень невідомої етіології, такі як пневмоніт, інтерстиціальна пневмонія, легенева інфільтрація та синдром гострої дихальної недостатності. Деякі з цих станів призвели до смерті. У разі появи симптомів розладу функції легень або погіршення наявних симптомів необхідно відразу ж провести діагностику та призначити пацієнтам відповідне лікування. Схема лікування з одночасним введенням високих доз цитарабіну (2 г/м2 на день) безперервної інфузії протягом 24 годин не рекомендується, т.к. описані випадки смерті від гострого респіраторного дистрес-синдрому на початку курсу терапії при введенні високих доз цитарабіну (2 г/м2 на день) шляхом безперервної інфузії протягом 24 годин з даунорубіцином та бортезомібом для лікування рецидивуючої гострої мієлоїї. Синдром лізису пухлини У зв'язку з можливим розвитком гіперурикемії, пов'язаної із синдромом лізису пухлини, пацієнтам під час терапії рекомендується визначати концентрацію сечової кислоти та креатиніну у плазмі крові. Для запобігання гіперурикемії рекомендується рясне питво, при необхідності – алопуринол та залужування сечі. При застосуванні бортезомібу у пацієнтів, які одночасно приймають пероральні гіпоглікемічні препарати, слід ретельно контролювати концентрацію глюкози в крові та за необхідності провести корекцію дози гіпоглікемічних препаратів. У період лікування бортезоміб будь-якого зі статевих партнерів рекомендується використовувати надійні методи контрацепції. При роботі з препаратом Борамілан слід дотримуватися загальноприйнятих правил поводження з цитотоксичними препаратами. Реакції імунокомплексного типу Реакції імунокомплексного типу, такі як сироваткова хвороба, поліартрит із висипом, проліферативний гломерулонефрит були зареєстровані нечасто. Слід припинити застосування бортезомібу у разі серйозних реакцій. Вплив на здатність до керування автотранспортом та управління механізмами Деякі побічні дії препарату, такі як запаморочення, непритомність, зорові розлади та інші небажані реакції можуть негативно впливати на здатність до керування автомобілем та виконання потенційно небезпечних видів діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій. Пацієнтів необхідно попередити про можливість появи зазначених симптомів під час лікування препаратом Борамілан. При виникненні цих симптомів пацієнтам рекомендується утриматися від керування автомобілем та виконання потенційно небезпечних видів діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови відпустки з аптекЗа рецептом
4 264,00 грн
174,00 грн
Склад, форма випуску та упаковкаЛіофілізат - 1 фл. Бортезоміб у формі тривимірного бороксину (у перерахунку на бортезоміб у формі мономеру) - 3,5 мг; Допоміжні речовини: D-Манітол – 35 мг. Розчинник - 1 мл: Натрію хлорид – 0,009 г; Вода для ін'єкцій – до 1,0 мл. Ліофілізат для приготування розчину для внутрішньовенного та підшкірного введення 3,5 мг. По 3,5 мг бортезомібу у флаконах темного скла місткістю 10 мл, герметично закупорених пробками з гуми та ковпачками алюмінієво-пластиковими. На флакони наклеюють самоклеючу етикетку. По 5 мл розчинника у ампулах нейтрального скла марки НС-1. На ампули наклеюють самоклеючу етикетку. 1 флакон з препаратом у комплекті з 1 ампулою розчинника або без розчинника упаковують у контурне осередкове впакування з полівінілхлоридної плівки або поліетилентерефталатної плівки. 1 контурну осередкову упаковку та інструкцію із застосування поміщають у картонну пачку. При комплектації препарату розчинником, упакованим у ампули, що не мають кільця натягу для розтину, або в ампули без точки розлому в пачку вкладають ніж для розтину ампул або ампульний скарифікатор.Опис лікарської формиЛіофілізат: біла або майже біла, пориста маса чи порошок. Розчинник: безбарвна прозора рідина.Фармакотерапевтична групаПротипухлинний засіб.ФармакокінетикаВсмоктування При внутрішньовенному струменевому введенні бортезомібу у дозах 1,0 мг/м2 та 1,3 мг/м2 пацієнтам з множинною мієломою максимальні концентрації (Сmах) бортезомібу у плазмі крові становлять відповідно 57 нг/мл та 112 нг/мл. При подальшому введенні бортезомібу максимальні концентрації у плазмі крові знаходяться в межах 67-106 нг/мл для дози 1,0 мг/м2 та 89-120 нг/мл для дози 1,3 мг/м2. При введенні в дозі 1,3 мг/м2 підшкірно або внутрішньовенно пацієнтам з множинною мієломою загальна системна дія після повторного введення в тій же дозі (AUClast) була еквівалентною для обох шляхів введення (155 нгхч/мл при підшкірному введенні та 151 нгх внутрішньовенному введенні), Смах бортезомібу після підшкірного введення (20,4 нг/мл) нижче, ніж після внутрішньовенного введення (223 нг/мл). Середнє геометричне співвідношення AUClast склало 0,99,а 90% довірчі інтервали - 80,18-122,80%. Тmах становило 30 хв при підшкірному введенні та 2 хв при внутрішньовенному введенні. Розподіл Після одноразового або багаторазового введення в дозах 1,0 мг/м2 та 1,3 мг/м2 середній обсяг розподілу бортезомібу у пацієнтів із множинною мієломою становить 1659-3294 л (489-1884 л/м2). Це дозволяє припустити, що бортезоміб інтенсивно розподіляється у периферичних тканинах. При концентраціях бортезомібу 100-1000 нг/мл зв'язування препарату з білками плазми становить у середньому 83%. Фракція бортезомібу, що з білками плазми, залежить від концентрації. Метаболізм В умовах in vitro метаболізм бортезомібу переважно здійснюється ізоферментами цитохрому Р450 – CYP3A4, CYP2C19 та CYP1А2. Участь ізоферментів CYP2D6 та CYP2C9 у метаболізмі бортезомібу незначна. Основним шляхом метаболізму є відщеплення атомів бору з утворенням двох метаболітів, які надалі гідроксилюються з утворенням кількох інших метаболітів. Метаболіти бортезомібу не пригнічують 26S-протеасому. Виведення Середній період напіввиведення бортезомібу при багаторазовому введенні становить 40-193 години. Препарат швидше виводиться після першої дози, порівняно з наступними введеннями. Після першого введення в дозах 1,0 мг/м2 та 1,3 мг/м2 середній загальний кліренс становить відповідно 102 л/год та 112 л/год, а після наступних введень – відповідно 15-32 л/год. Шляхи виведення бортезомібу у людини не вивчали. Фармакокінетика в окремих груп пацієнтів Вплив віку, статі та раси на фармакокінетику бортезомібу не вивчався. Пацієнти з порушеннями функції печінки Легкі порушення функції печінки не впливають на фармакокінетику бортезомібу. У пацієнтів з порушеннями функції печінки середнього та тяжкого ступеня спостерігається 60% збільшення AUC (площа під кривою "концентрація – час") бортезомібу порівняно з пацієнтами з нормальною функцією печінки. Для пацієнтів з порушеннями функції печінки середнього та тяжкого ступеня рекомендується зменшення початкової дози бортезомібу та динамічне спостереження. Пацієнти з порушеннями функції нирок Фармакокінетика бортезомібу в дозах 0,7-1,3 мг/м2 внутрішньовенно 2 рази на тиждень у пацієнтів з легкими, середніми або тяжкими порушеннями функції нирок, включаючи пацієнтів, які перебувають на діалізі, можна порівняти з фармакокінетикою препарату у пацієнтів з нормальною функцією нирок.ФармакодинамікаБортезоміб - це оборотний інгібітор хімотрипсин-подібної активності 26S-протеасоми клітин ссавців. Протеасома є великим білковим комплексом, який розщеплює білки, кон'юговані з убіквітіном. Убіквітін-протеасомний шлях відіграє ключову роль у регуляції внутрішньоклітинної концентрації деяких білків і, таким чином, підтримує внутрішньоклітинний гомеостаз. Пригнічення активності 26S-протеасоми запобігає селективному протеолізу, що може впливати на багато каскадів реакцій передачі сигналу в клітині. Порушення механізму підтримки гомеостазу може спричинити загибель клітини. У багатьох експериментальних моделях in vivo бортезоміб викликає уповільнення росту пухлини, включаючи множинну мієлому. В експериментах in vitro, ex vivo та на тваринних моделях бортезоміб посилює диференціювання та активність остеобластів та інгібує функцію остеокластів. Ці ефекти спостерігалися у пацієнтів з множинною мієломою з множинними осередками остеолізу, які отримують терапію бортезомібом.Показання до застосуванняМножинна мієлома, мантійноклітинна лімфома у пацієнтів, які раніше отримували, принаймні, 1 лінію терапії.Протипоказання до застосуванняПідвищена чутливість до бортезомібу, бору та манітолу; вагітність та період годування груддю; дитячий вік (відсутність досвіду застосування); гострі дифузні інфільтративні захворювання легень; ураження перикарда; одночасне застосування з сильними індукторами ізоферменту CYP3A4 (рифампіцин, карбамазепін, фенітоїн, фенобарбітал, звіробій продірявлений). З обережністю: Порушення функції печінки важкого та середнього ступеня; тяжкі порушення функції нирок; судоми або епілепсія в анамнезі; непритомність; діабетична нейропатія в анамнезі; одночасний прийом гіпотензивних препаратів; зневоднення на фоні діареї або блювання; запор; ризик розвитку хронічної серцевої недостатності; одночасний прийом інгібіторів або субстратів ізоферменту CYP3A4, одночасний прийом субстратів ізоферменту CYP2C9, пероральних гіпоглікемічних препаратів.Вагітність та лактаціяЗастосування бортезомібу під час вагітності протипоказане. При необхідності застосування препарату у період лактації грудне вигодовування слід припинити.Побічна діяСерйозні небажані реакції нечасто спостерігалися під час терапії бортезомібом та включали серцеву недостатність, синдром лізису пухлини, легеневу гіпертензію, синдром оборотної задньої енцефалопатії, гострі дифузні інфільтративні легеневі захворювання. Крім того, в окремих випадках спостерігалася вегетативна нейропатія. Найчастіше під час терапії бортезомібом відзначалися такі небажані реакції: нудота, діарея, запор, блювання, втома, пірексія, тромбоцитопенія, анемія, нейтропенія, периферична нейропатія (в т.ч. сенсорна), головний біль, парестезія, зниження апетиту висип, що оперізує герпес і міалгія. Нижче перераховані небажані побічні ефекти, які були розцінені як імовірно або, можливо, пов'язані із застосуванням бортезомібу. Частота побічних реакцій, які можуть виникати під час терапії, наведена у вигляді наступної градації: дуже часто (>1/10), часто (>1/100, <1/10), нечасто (>1/1000, <1/100) ), рідко (> 1/10000, < 1/1000), дуже рідко (< 1/10000, включав окремі повідомлення) та невстановленої частоти (частота не може бути підрахована за доступними даними). Інфекційні та паразитарні захворювання: часто – простий герпес, оперізуючий герпес (в т.ч. дисемінований та офтальмогерпес), пневмонія, грибкові інфекції; нечасто - інфекція, бактеріальні, вірусні інфекції, сепсис (в т.ч. септичний шок), бронхопневмонія, герпесвірусна інфекція, герпетичний менінгоенцефаліт, бактеріємія (в т.ч. стафілококова), ячмінь, грип, запалення асоційовані із застосуванням медичних приладів, інфекції шкіри, інфекції вуха, стафілококові інфекції, зубні інфекції; рідко – менінгіт (в т.ч. бактеріальний), Епштейн-Бар-вірусна інфекція, генітальний герпес, тонзиліт, мастоїдит, синдром хронічної втоми. Доброякісні, злоякісні та неуточнені новоутворення (включаючи кісти та поліпи): рідко – злоякісні новоутворення, плазмоцитарний лейкоз, карцинома нирки, новоутворення, грибоподібний мікоз, доброякісні новоутворення. Порушення з боку крові та лімфатичної системи: дуже часто – тромбоцитопенія, нейтропенія, анемія; часто - лейкопенія, лімфопенія; нечасто – панцитопенія, фебрильна нейтропенія, коагулопатія, лейкоцитоз, лімфаденопатія. гемолітична анемія; рідко – дисеміноване внутрішньосудинне згортання (ДВС-синдром), тромбоцитоз, синдром підвищеної в'язкості крові, порушення з боку тромбоцитів, тромбоцитопенічна пурпура, порушення з боку крові, геморагічний діатез, лімфоцитарна інфільтрація. Порушення з боку імунної системи: нечасто – набряк Квінке, гіперчутливість; рідко – анафілактичний шок, амілоїдоз, реакції з утворенням імунних комплексів (тип III). Порушення з боку ендокринної системи: нечасто – синдром Іценко-Кушинга, гіпертиреоз, порушення секреції антидіуретичного гормону; рідко – гіпотиреоз. Порушення з боку обміну речовин та харчування: дуже часто – зниження апетиту; часто – зневоднення, гіпокаліємія, гіпонатріємія, зміна концентрації глюкози в крові, гіпокальціємія, зміна активності ферментів; нечасто – синдром лізису пухлини, відсутність збільшення маси тіла, гіпомагніємія, гіперфосфатемія, гіперкаліємія, гіперкальціємія, гіпернатріємія, зміна концентрації сечової кислоти, цукровий діабет, затримка рідини; рідко – гіпермагніємія, ацидоз, порушення водно-електролітного балансу, надмірне накопичення рідини, гіпохлоремія, гіповолемія, гіперхлоремія, гіперфосфатемія, порушення обміну речовин, дефіцит вітамінів групи В, дефіцит вітаміну В12, подагра, підвищений апетит, непере. Порушення психіки: часто - розлади та порушення настрою, тривожність, розлади та порушення сну; нечасто – зміни психічного статусу, галюцинації, психотичний розлад, сплутаність свідомості, збуджений стан; рідко – суїцидальні думки, розлад адаптації, делірій, зниження лібідо. Порушення з боку нервової системи: дуже часто – нейропатія, периферична сенсорна нейропатія, дизестезія, невралгія; часто - рухова нейропатія, втрата свідомості (в т.ч. непритомність), запаморочення, спотворення смаку, млявість, біль голови; нечасто - тремор, периферична сенсомоторна нейропатія, дискінезія, порушення рівноваги, втрата пам'яті (викл. деменцію), енцефалопатія, синдром задньої оборотної енцефалопатії, нейротоксичність, судоми, постгерпетична невралгія, розлад мови, синдром "неспокійних ніг", мс уваги, патологічні рефлекси, паросмія; рідко – внутрішньомозковий крововилив, внутрішньочерепний крововилив (в т.ч. субарахноїдальний), набряк мозку, транзиторна ішемічна атака, кома, дисбаланс вегетативної нервової системи, вегетативна нейропатія, параліч черепних нервів,параліч, парез, переднепритомний стан, синдром ураження стовбура мозку, порушення мозкового кровообігу, корінцевий синдром, психомоторна гіперактивність, компресія спинного мозку, когнітивні розлади, розлади рухів, розлади нервової системи, радикуліт, слинотеча, гіпотонія м'язів. Порушення з боку органу зору: часто – набряк очей, порушення зору, кон'юнктивіт; нечасто - крововилив у око, інфекції пек, запалення очей, диплопія, сухість очей, подразнення очей, біль у власних очах, посилена сльозотеча, виділення з очей; рідко – ураження рогівки, екзофтальм, ретиніт, худоба, ураження очей (в т.ч. століття), дакріоаденіт, світлобоязнь, фотопсія, оптична нейропатія, різні ступені порушення зору (до сліпоти). Порушення з боку органу слуху та лабіринтні порушення: часто – вертиго; нечасто – дзвін у вухах, порушення слуху (до глухоти), дискомфорт у ділянці вуха; рідко – кровотеча, вестибулярний нейроніт, ураження вуха. Порушення з боку серця: нечасто – тампонада серця, кардіопульмонарний шок, фібриляція серця (в т.ч. фібриляція передсердь), серцева недостатність (в т.ч. лівого та правого шлуночків), аритмія, тахікардія, відчуття серцебиття, стенокардія, перикард у тому числі ексудативний перикардит), кардіоміопатія, шлуночкова дисфункція, брадикардія; рідко - тріпотіння передсердь, інфаркт міокарда, атріовентрикулярна блокада, серцево-судинні порушення (в т.ч. кардіогенний шок), аритмія шлуночкова тахісистолічна типу "пірует", стенокардія нестабільна, захворювання клапанів серця, коронарна недостатність, останов. Порушення з боку судин: часто – зниження артеріального тиску, ортостатична гіпотензія, підвищення артеріального тиску; нечасто – інсульт, тромбоз глибоких вен, кровотеча, тромбофлебіт (в т.ч. поверхневий), циркуляторний колапс (в т.ч. гіповолемічний шок), флебіт, припливи, гематома (в т.ч. периренальна), зниження периферичного кровообігу, васкуліт, гіперемія (в т.ч. окулярна); рідко – емболія периферичних судин, лімфедема, блідість, еритроменалгія, вазодилатація, зміна забарвлення вен, венозна недостатність. Порушення з боку дихальної системи, органів грудної клітки та середостіння: часто – задишка, носова кровотеча, інфекції верхніх та нижніх дихальних шляхів, кашель; нечасто - легенева емболія, плевральний випіт, набряк легенів (в т.ч. гострий), легеневе альвеолярне крововилив, бронхоспазм, хронічна обструктивна хвороба легень, гіпоксемія, закладеність дихальних шляхів, гіпоксія, плеврит, дихея; рідко - дихальна недостатність, гострий респіраторний дистрес-синдром, апное, пневмоторакс, ателектаз, легенева гіпертензія, кровохаркання, гіпервентиляція, ортопное, пневмоніт, респіраторний алкалоз, тахіпное, фіброз легких, порушення з боку брон, почуття стиснення в горлі, сухість у горлі,підвищена секреція у верхніх дихальних шляхах, подразнення горла, кашльовий синдром верхніх дихальних шляхів. Порушення з боку шлунково-кишкового тракту: дуже часто – нудота, блювання, діарея, запор; часто - кровотеча із шлунково-кишкового тракту (у т.ч. кровотеча слизової оболонки), диспепсія, стоматит, порушення тонусу шлунково-кишкового тракту, біль у ділянці горла та глотки, біль у ділянці живота (у т.ч. шлунково-кишковий біль та біль у селезінці) , Порушення з боку ротової порожнини, метеоризм; нечасто – панкреатит (в т.ч, хронічний), блювота кров'ю, набряклість губ, обструкція ШКТ (в т.ч. кишкова непрохідність), дискомфорт у животі, виразки слизової оболонки порожнини рота, ентерит, гастрит, кровотеча з ясен, гастроезофа хвороба, коліт (в т.ч, псевдомембранозний коліт), ішемічний коліт, запалення слизової оболонки шлунково-кишкового тракту, дисфагія, синдром подразненого кишечника, порушення з боку шлунково-кишкового тракту, наліт на мові, порушення моторики шлунково-кишкового тракту,порушення з боку слинних залоз; рідко - гострий панкреатит, перитоніт, набряк язика, асцит, езофагіт, хейліт, нетримання калу, атонія анального сфінктера, фекалому, виразки та перфорація ШКТ, гіпертрофія ясен, мегаколон, виділення з прямої кишки, поява волди , анальна тріщина, зміна ритму дефекації, прокталгія, порушення випорожнень. Порушення з боку печінки та жовчовивідних шляхів: часто – зміна активності "печінкових" ферментів; нечасто – гепатотоксичність (в т.ч. печінкові порушення), гепатит, холестаз; рідко – печінкова недостатність, гепатомегалія, синдром Бадда-Кіарі, цитомегаловірусний гепатит, печінкова кровотеча, жовчнокам'яна хвороба. Порушення з боку шкіри та підшкірних тканин: часто – висипання, свербіж, еритема, сухість шкіри; нечасто - мультиформна еритема, кропив'янка, гострий фебрильний нейтрофільний дерматоз, токсичний шкірний висип, токсичний епідермальний некроліз, синдром Стівенса-Джонсона, дерматит, зміна структури волосся, петехія, екхімоз, ураження шкіри, пурпура, нове пролежні, вугровий висип, пухирі, порушення пігментації шкіри; рідко - реакції з боку шкіри, лімфоцитарна інфільтрація Джесснера, долонно-підошовна еритродизестезія, підшкірні кровотечі, сітчасте ліведо, індурація шкіри, папула, реакції фоточутливості, себорея, холодний піт, ураження шкіри, неуточнені, ероз, Порушення з боку скелетно-м'язової та сполучної тканини: дуже часто – кістково-м'язові болі; часто - м'язові спазми, біль у кінцівках, слабкість м'язів; нечасто - м'язові посмикування, набряки суглобів, артрит, тугорухливість суглобів, міопатія, відчуття тяжкості; рідко – рабдоміоліз, синдром скронево-нижньощелепного суглоба, фістула, суглобовий випіт, біль у щелепі, кісткові порушення, інфекції та запалення кістково-м'язової та сполучної тканини, синовіальні кісти. Порушення з боку нирок та сечовивідних шляхів: часто – порушення функції нирок; нечасто – гостра ниркова недостатність, хронічна ниркова недостатність, інфекції сечовивідних шляхів, скарги з боку сечовивідних шляхів, гематурія, затримка сечі, порушення сечовипускання, протеїнурія, азотемія, олігурія, поллакіурія; рідко – подразнення сечового міхура. Порушення з боку статевих органів та молочної залози: нечасто – вагінальні кровотечі, біль у геніталіях, еректильна дисфункція; рідко - порушення функції яєчок, простатит, порушення функції молочної залози, болючість придатків яєчок, епідидиміт, біль у ділянці малого тазу, виразка вульви. Вроджені, спадкові та генетичні порушення: рідко – аплазія, мальформація ШКТ, іхтіоз. Загальні розлади та порушення у місці введення: дуже часто – пірексія, підвищена стомлюваність, астенія; часто – набряки (в т.ч. периферичні), озноб, біль, дискомфорт; нечасто - погіршення загального фізичного здоров'я, набряк особи, реакції в місці введення, порушення з боку слизових оболонок, біль у ділянці грудей, порушення ходи, відчуття холоду, екстравазація, ускладнення від застосування катетера, зміна відчуття спраги, дискомфорт у ділянці грудей, відчуття зміни температури тіла, біль у місці введення; рідко - смерть (в т.ч. раптова), поліорганна недостатність, кровотеча у місці введення, грижа, порушення процесів загоєння, запалення, флебіт у місці введення, болючість, виразки, дратівливість, некардіальний біль у грудях, біль у місці введення катетера, відчуття стороннього тіла. Лабораторні та інструментальні дані: часто - зниження маси тіла; нечасто – гіпербілірубінемія, зміна білкових показників, збільшення маси тіла, зміна показників крові, підвищення концентрації С-реактивного білка; рідко – зміна вмісту газів у крові, зміни кардіограми (в т.ч. збільшення зубця QT), зміна протромбінового часу, зниження pH шлункового соку, збільшення агрегації тромбоцитів, підвищення концентрації тропоніну I, виявлення вірусів та зміна серології, зміни в аналізі сечі. Травми, інтоксикації та ускладнення маніпуляцій: нечасто – падіння, контузії; рідко – трансфузійні реакції, переломи, ригідність, травми обличчя, травми суглобів, опіки, розриви, біль під час процедури, радіаційне ураження. Хірургічні та терапевтичні маніпуляції: рідко – активація макрофагів. Пацієнти з мантійноклітинною лімфомою Показники безпеки бортезомібу у цих пацієнтів подібні до відповідних показників у пацієнтів з множинною мієломою. Значні відмінності між двома групами пацієнтів полягали в тому, що тромбоцитопенія, нейтропенія, анемія, нудота, блювання та пірексія частіше спостерігаються у пацієнтів з множинною мієломою порівняно з пацієнтами з мантійноклітинною лімфомою; а периферична нейропатія, висипання та свербіж - у пацієнтів з мантійноклітинною лімфомою.Взаємодія з лікарськими засобамиУ дослідженнях in vitro та дослідженнях in vivo бортезоміб виявляв властивості слабкого інгібітору ізоферментів цитохрому Р450 1А2, 2С9, 2С19, 2D6 та 3А4. Виходячи з незначного внеску ізоферменту CYP2D6 у метаболізмі бортезомібу (7%), у людей з низькою активністю цього ізоферменту не очікується зміни загального розподілу препарату. Дослідження лікарської взаємодії із сильним інгібітором ізоферменту CYP3A4 кетоконазолом показало збільшення середніх значень AUC бортезомібу в середньому на 35%. Тому слід ретельно спостерігати за пацієнтами, які отримують одночасно бортезоміб та сильний інгібітор ізоферменту CYP3A4 (кетоконазол, ритонавір). У дослідженні впливу лікарської взаємодії із сильним інгібітором ізоферменту CYP2C19 омепразолом на фармакокінетику бортезомібу не виявлено суттєвої зміни фармакокінетики бортезомібу. Дослідження впливу лікарської взаємодії з рифампіцином – сильним індуктором ізоферменту CYP3A4 – на фармакокінетику бортезомібу показало зниження середніх значень AUC бортезомібу в середньому на 45%. Тому не рекомендується застосовувати препарат Борамілан разом з сильними індукторами CYP3A4, оскільки ефективність терапії може бути знижена. До індукторів CYP3A4 відносяться рифампіцин, карбамазепін, фенітоїн, фенобарбітал та звіробій продірявлений. У тому ж дослідженні оцінювали ефект дексаметазону - слабшого індуктора CYP3A4. Виходячи з результатів дослідження, не виявлено суттєвої зміни фармакокінетики бортезомібу. Дослідження лікарської взаємодії бортезомібу з комбінацією мелфалан-преднізолону показало збільшення середніх значень AUC бортезомібу на 17%. Ця зміна вважається клінічно незначущою. У пацієнтів з цукровим діабетом, які отримували пероральні гіпоглікемічні препарати, зареєстровані випадки гіпоглікемії та гіперглікемії. При застосуванні бортезомібу у поєднанні з препаратами, які можуть асоціюватися з периферичною нейропатією (такі як аміодарон, противірусні засоби, ізоніазид, нітрофурантоїн або статини) та препаратами, що знижують артеріальний тиск, слід бути обережним.Спосіб застосування та дозиПрепарат Борамілан показаний тільки для внутрішньовенного та підшкірного введення. При внутрішньовенному введенні концентрація розчину має становити 1 мг/мл. При підшкірному введенні концентрація розчину становитиме 2,5 мг/мл. Концентрація розчину повинна розраховуватись дуже ретельно. Чи не вводити інтратекально. При інтратекальному введенні бортезомібу можливі випадки смерті. Монотерапія Борамілан вводять внутрішньовенно струминно протягом 3-5 секунд або підшкірно. Рекомендована доза бортезомібу становить 1,3 мг/м2 площі поверхні тіла двічі на тиждень протягом 2 тижнів (дні 1, 4, 8 та 11) з наступною 10-денною перервою (дні 12-21). Між введенням послідовних доз препарату Борамілан має пройти не менше 72 год. Ступінь клінічної відповіді рекомендується оцінювати після проведення 3-х та 5-ти циклів лікування. У разі досягнення повної клінічної відповіді рекомендується проведення 2 додаткових циклів лікування. При тривалості лікування більше 8 циклів Борамілан® можна застосовувати за стандартною схемою або за схемою підтримуючої терапії - щотижня протягом 4-х тижнів (дні 1, 8, 15, 22) з наступним 13-денним періодом відпочинку (дні 23-35) ). Пацієнтам, у яких терапія препаратом Борамілан не дала клінічної відповіді (прогресування або стабілізація захворювання після 2-х або 4-х циклів відповідно), може бути призначена комбінація препарату Борамілан з високими дозами дексаметазону. У цьому випадку з кожною дозою препарату Борамілан® призначається перорально 40 мг дексаметазону: 20 мг на день введення препарату Борамілан® та 20 мг наступного дня після введення препарату Борамілан®. Таким чином, прийом дексаметазону виробляють 1, 2, 4, 5, 8, 9, 11 і 12 день, сумарно 160 мг за 3 тижні. Рекомендації щодо корекції дози та режиму введення препарату Борамілан® При розвитку гематологічної токсичності 4-го ступеня або будь-якого негематологічного токсичного ефекту 3-го ступеня, за винятком нейропатії, лікування препаратом Борамілан слід припинити. Після зникнення симптомів токсичності лікування препаратом Борамілан можна відновити в дозі, зниженій на 25% (дозу 1,3 мг/м2 знижують до 1,0 мг/м2; дозу 1,0 мг/м2 знижують до 0,7 мг/м2) . При появі пов'язаної із застосуванням препарату Борамілан® нейропатичного болю та/або периферичної сенсорної нейропатії дозу препарату змінюють відповідно до таблиці 1. У пацієнтів з тяжкою нейропатією в анамнезі Борамілан® можна застосовувати лише після ретельної оцінки співвідношення ризик/користування. Таблиця 1. Рекомендована зміна дози при розвитку викликаної препаратом Борамілан® нейропатичного болю та/або периферичної сенсорної або рухової нейропатії Тяжкість периферичної нейропатії Зміна дози та частоти введення 1-й ступінь (парестезія, слабкість та/або згасання рефлексів) без болю або втрати функції Доза та режим введення не потребує корекції 1-й ступінь з болем або 2-й ступінь (порушення функції, але не повсякденної активності) Зменшити дозу до 1,0 мг/м2 2-й ступінь з болем або 3-й ступінь (порушення повсякденної активності) Припинити застосування препарату Борамілан до зникнення симптомів токсичності. Після цього відновити лікування, знизивши дозу препарату Борамілан до 0,7 мг/м2 і зменшивши частоту введення до одного разу на тиждень. 4-й ступінь (сенсорна нейропатія, що призводить до інвалідності або рухова нейропатія, що загрожує життю або призводить до паралічу) Припинити застосування препарату Бор Пацієнти з порушеннями функції нирок Ступінь порушення функції нирок не впливає на фармакокінетику препарату Борамілан. Тому для пацієнтів з нирковою недостатністю корекції дози не потрібно, Борамілан слід вводити після проведення діалізу, т.к. діаліз може знижувати концентрацію препарату у плазмі крові. Пацієнти з порушеннями функції печінки У пацієнтів з порушеннями функції печінки легко не потрібні зміни початкової дози. Слід призначати дозу, що рекомендується. Пацієнтам з порушеннями функції печінки середнього та тяжкого ступеня слід призначати Борамілан у зменшеній дозі (див. таблицю 2). Таблиця 2. Рекомендовані зміни початкової дози Борамілан® у пацієнтів з порушеннями функції печінки Ступінь тяжкості порушень функції печінки Концентрація білірубіну Активність ACT* Зміна початкової дози Легка ≤1,0х ВДН > ВДН** Не вимагається > 1,0 х - 1,5 х ВДН Будь-яка Не вимагається Середня >1,5х - 3хВГН Будь-яка Потрібно призначати Борамілан у зменшеній дозі 0,7 мг/м2 протягом першого циклу. Слід розглянути можливість збільшення дози до 1,0 мг/м2 або подальше зменшення дози до 0,5 мг/м2 у наступних циклах залежно від переносимості пацієнтом. Важка >3х ВДН Будь-яка *АСТ - аспартатамінотрансфераза ** ВГН – верхня межа норми Комбінована терапія Рекомендована доза Борамілан® вводять внутрішньовенно струминно протягом 3-5 секунд або підшкірно у комбінації з мелфаланом та преднізолоном, що приймаються внутрішньо. Проводять дев'ять 6-тижневих циклів, як показано в таблиці 3. У циклах 1-4 Борамілан® застосовують 2 рази на тиждень (дні 1, 4, 8, 11, 22, 25, 29 та 32), а в циклах 5-9 - 1 раз на тиждень (дні 1, 8, 22 та 29). Таблиця 3. Рекомендована схема дозування препарату Борамілан®, що застосовується в комбінації з мелфаланом та преднізолоном у пацієнтів з раніше нелікованою множинною мієломою Борамілан 2 рази на тиждень (цикли 1-4) Тиждень 1 2 3 4 5 6 Борамілан® (1,3 мг/м2) день 1 - - день 4 день 8 день 11 період відпочинку день 22 день 25 день 29 день 32 період відпочинку Мелфалан (9 мг/м2) + Преднізолон (60 мг/м2) день 1 день 2 день 3 день 4 - - період відпочинку - - - - період відпочинку Борамілан 1 раз на тиждень (цикли 5-9) Тиждень 1 2 3 4 5 6 Борамілан® 1,3 мг/м2 день 1 - - - день 8 період відпочинку день 22 день 29 період відпочинку Мелфалан (9 мг/м2) + Преднізолон (60 мг/м2) день 1 день 2 день 3 день 4 - період відпочинку - - період відпочинку Рекомендації щодо корекції дози при комбінованій терапії Корекція дози та схеми застосування при застосуванні препарату Борамілан разом з мелфаланом та преднізолоном. Перед початком нового циклу лікування: вміст тромбоцитів має бути >70000/мкл; абсолютний вміст нейтрофілів (АСН) > 1000/мкл; негематологічна токсичність повинна знизитись до 1 ступеня або до вихідного рівня. Таблиця 4. Корекції дози при наступних циклах лікування Токсичність Корекція або відстрочення дози Гематологічна токсичність у ході попереднього циклу: Тривала нейтропенія або тромбоцитопенія 4-го ступеня, або тромбоцитопенія з кровотечею У наступному циклі дозу мелфалан слід зменшити на 25%. Зміст тромбоцитів ≤30000/мкл або АСН ≤750/мкл у день введення препарату Борамілан® (крім дня 1) Відкласти введення препарату Борамілан® Декілька відстрочок введення препарату Борамілан® в одному циклі (>3 рази при введенні 2 рази на тиждень або ≥2 рази при введенні 1 рази на тиждень) Дозу препарату Борамілан знижують на 1 ступінь (з 1,3 мг/м2 до 1,0 мг/м2; з 1,0 мг/м2 до 0,7 мг/м2) Негематологічна токсичність ≥ 3-го ступеня Застосування препарату Борамілан відкладають до зниження негематологічної токсичності до 1 ступеня або до вихідного рівня. Після цього лікування препаратом Борамілан можна відновити в дозі, зниженій на 1 ступінь (з 1,3 мг/м2 до 1,0 мг/м2; з 1,0 мг/м до 0,7 мг/м2). При розвитку нейропатичного болю та/або периферичної нейропатії, пов'язаної із застосуванням препарату Борамілан, введення чергової дози відкладають та/або коригують дозу, як описано в таблиці 1. Додаткова інформація про мелфалан і преднізолон наводиться в інструкціях з медичного застосування цих препаратів. Спосіб застосування Борамілан є протипухлинним препаратом. При приготуванні розчину та поводженні з препаратом слід виявляти обережність. Слід дотримуватись відповідних заходів асептики. Рекомендується користуватися рукавичками та іншим захисним одягом для запобігання контакту зі шкірою. Препарат не можна змішувати з іншими лікарськими засобами, крім 0,9% розчину натрію хлориду. Хімічна та фізична стабільність зберігається протягом 8 годин при температурі не вище 25 °С при зберіганні в оригінальному флаконі або шприці при природному висвітленні. З мікробіологічної точки зору, приготовлений розчин повинен бути використаний негайно. Якщо препарат не був використаний негайно, відповідальність за дотримання термінів та умов зберігання після розтину до застосування несе споживач. Приготування розчину для внутрішньовенного введення Вміст флакона з дозуванням 2,5 мг розчиняють у 2,5 мл 0,9% розчину натрію хлориду, а вміст флакону з дозуванням 3,0 мг розчиняють у 3,0 мл 0,9% розчину натрію хлориду. Концентрація розчину для внутрішньовенного введення повинна становити 1 мг/мл. Приготовлений розчин повинен бути прозорим та безбарвним. При виявленні механічних включень або зміни кольору приготований розчин не можна використовувати. Отриманий розчин вводять шляхом внутрішньовенної болюсної ін'єкції протягом 3-5 секунд через периферичний або центральний катетер венозний, який потім промивають 0,9% розчином натрію хлориду для ін'єкцій. Приготування розчину для підшкірного введення Вміст флакона з дозуванням 2,5 мг розчиняють у 1,0 мл 0,9% розчину натрію хлориду, а вміст флакону з дозуванням 3,0 мг розчиняють у 1,2 мл 0,9% розчину натрію хлориду. Концентрація підготовленого розчину для підшкірного введення повинна становити 2,5 мг/мл. Приготовлений розчин повинен бути прозорим та безбарвним. При виявленні механічних включень або зміни кольору приготований розчин не можна використовувати. Отриманий розчин вводять підшкірно в область стегна (праве та ліве) або область живота (праворуч або ліворуч). Необхідно постійно міняти місце введення препарату. Кожна наступна ін'єкція повинна вводитись на відстані як мінімум 2,5 см від місця попередньої ін'єкції. Не можна вводити препарат у чутливі області, пошкоджені області (почервоніння, синці), а також у ділянці, де введення голки утруднене. У разі виникнення місцевих реакцій у ділянці підшкірного введення препарату Борамілан® можна використовувати менш концентрований розчин для підшкірного введення (1 мг/мл замість 2,5 мг/мл; для цього вміст флакону з дозуванням 2,5 мг розчиняють у 2,5 мл 0 ,9% розчину хлориду натрію, а вміст флакону з дозуванням 3,0 мг розчиняють у 3,0 мл 0,9% розчину хлориду натрію) або перейти на внутрішньовенне введення препарату Борамілан®.ПередозуванняПередозування, що перевищує рекомендовану дозу більш ніж у 2 рази, супроводжувалося гострим зниженням артеріального тиску та тромбоцитопенією зі смертельним наслідком. Специфічний антидот до бортезомібу не відомий. При передозуванні слід контролювати показники життєвих функцій пацієнта та проводити відповідну терапію для підтримання артеріального тиску (інфузійна терапія, судинозвужувальні та/або інотропні препарати) та температури тіла.Запобіжні заходи та особливі вказівкиЛікування препаратом Борамілан слід проводити тільки під наглядом лікаря, який має досвід застосування протипухлинної хіміотерапії. Лікарський препарат Борамілан® призначений тільки для внутрішньовенного та підшкірного введення. Чи не вводити інтратекально. При ненавмисному введенні бортезомібу інтратекально було зафіксовано випадки смерті. До початку та під час кожного циклу терапії необхідно проводити повний аналіз крові з підрахунком лейкоцитарної формули та вмісту тромбоцитів. Тромбоцитопенія Найчастіше при терапії бортезомібом спостерігається минуща тромбоцитопенія, при цьому найменша кількість тромбоцитів зазвичай спостерігається на 11-й день циклу. Циклова періодичність зменшення та збільшення кількості тромбоцитів спостерігається протягом усіх 8 циклів при застосуванні препарату 2 рази на тиждень, таким чином немає даних, що підтверджують наростаючу тромбоцитопенію. При зниженні кількості тромбоцитів Шлунково-кишкові порушення З метою запобігання нудоті та блюванню рекомендується застосування протиблювотних препаратів. У разі виникнення діареї призначають протидіарейні лікарські препарати. Для запобігання або лікування зневоднення пацієнтам необхідно проводити регідратаційну терапію та підтримувати водно-електролітний баланс. Повідомлялося про випадки розвитку кишкової непрохідності (нечасто). Прогресуюча мультифокальна лейкоенцефалопатія (ПМЛ) Про дуже рідкісні випадки розвитку вірусної інфекції Джона Каннінгема невідомої етіології, що призводила до прогресуючої мультифокальної лейкоенцефалопатії та смерті, повідомлялося у пацієнтів, які отримують терапію бортезомібом. Пацієнти з діагнозом ПМЛ отримували імуносупресивну терапію до або одночасно із застосуванням бортезомібу. У більшості випадків ПМЛ було діагностовано протягом 12 місяців з моменту введення першої дози бортезомібу. Пацієнтів необхідно спостерігати на регулярній основі щодо виникнення або погіршення неврологічних симптомів або ознак, які можуть свідчити про ПМЛ. При підозрі на ПМЛ пацієнта необхідно направити до фахівця у галузі ПМЛ та вжити відповідних діагностичних заходів. Слід припинити застосування препарату Борамілан у разі діагностування ПМЛ. Периферична нейропатія У разі виникнення нейропатії проводять підтримуючу терапію. Зазвичай частота розвитку периферичної нейропатії досягає максимуму на 5-му циклі лікування бортезомібом. При появі нових або посиленні наявних симптомів периферичної нейропатії може знадобитися зниження дози та зміна режиму введення препарату Борамілан. Пацієнти повинні бути під постійним наглядом у зв'язку з можливістю виникнення симптомів нейропатії (відчуття печіння, гіперестезія, гіпестезія, парестезія, відчуття дискомфорту, невропатичний біль або слабкість). Частота виникнення нейропатії при підшкірному введенні бортезомібу нижче, ніж при внутрішньовенному введенні. Ранній та регулярний моніторинг на наявність симптомів нейропатії з неврологічною оцінкою повинен проводитися у пацієнтів, які отримують терапію препаратом Борамілан у комбінації з препаратами, здатними викликати нейропатію (наприклад, талідомід). При цьому слід розглянути можливість зниження дози або припинення лікування. Судоми У пацієнтів з відсутністю судом чи епілепсії в анамнезі описані нечасті випадки розвитку судом. При лікуванні пацієнтів, які мають будь-які фактори ризику судом, потрібна особлива обережність. Ортостатична гіпотензія Терапія бортезомібом часто супроводжується ортостатичною гіпотензією. У більшості випадків вона буває слабкою або середньою тяжкістю і може спостерігатися в ході лікування. Рідко спостерігалися короткочасні втрати свідомості. У пацієнтів, які мають в анамнезі непритомність, діабетичну нейропатію, які отримують гіпотензивні препарати, а також у пацієнтів з зневодненням на фоні діареї або блювання слід дотримуватися обережності. Пацієнтів слід проінструктувати про необхідність звернення до лікаря у разі запаморочення, почуття "легкості в голові" або непритомності. При розвитку ортостатичної гіпотензії рекомендується гідратація, введення глюкокортикостероїдів та/або симпатоміметиків; за необхідності слід знизити дозу гіпотензивних препаратів. Серцева недостатність При застосуванні бортезомібу описано розвиток або посилення наявної хронічної серцевої недостатності. До розвитку ознак та симптомів серцевої недостатності може призводити затримка рідини. Пацієнти з факторами ризику або із захворюваннями серця в анамнезі повинні піддаватися ретельному спостереженню. Печінкова недостатність Описано випадки виникнення гострої печінкової недостатності у пацієнтів, які на тлі терапії бортезомібом одночасно приймали як супутнє лікування інші препарати. Такі ознаки порушення функції печінки, як збільшення активності печінкових ферментів, гіпербілірубінемія або гепатит зазвичай проходили при відміні бортезомібу. Дані щодо стану цих пацієнтів після відновлення терапії бортезомібом обмежені. Пацієнтам з симптомами порушення функції печінки слід призначати Борамілан у нижчих початкових дозах і проводити моніторинг на предмет виникнення токсичності, оскільки бортезоміб метаболізується печінковими ферментами і його концентрація може збільшитися при порушенні функції печінки середнього та важкого ступенів (див. розділ "Спосіб застосування та дози"). Синдром задньої оборотної лейкоенцефалопатії У пацієнтів, які отримують терапію бортезомібом, відзначався синдром задньої оборотної лейкоенцефалопатії - рідкісне, оборотне неврологічне порушення, яке може супроводжуватися судомами, підвищенням артеріального тиску, головним болем, летаргією, сплутаністю свідомості, сліпотою та іншими візуальними та невр. Для підтвердження діагнозу проводиться магнітно-резонансна томографія мозку. При розвитку синдрому задньої оборотної лейкоенцефалопатії слід припинити застосування препарату Борамілан. Безпека відновлення терапії бортезомібом після раніше виявленого синдрому задньої оборотної лейкоенцефалопатії невідома. Реактивація вірусу Herpes zoster Слід розглянути можливість проведення противірусної профілактики у пацієнтів, які отримують терапію бортезомібом. У пацієнтів, які отримують терапію бортезомібом, мелфаланом та преднізолоном, частота реактивації вірусу Herpes zoster була більшою порівняно з пацієнтами, які отримують терапію мелфаланом та преднізолоном (14% та 4% відповідно). Проведення противірусної профілактики достовірно знижує частоту реактивації вірусу Herpes zoster. Порушення функції легень У поодиноких випадках при застосуванні бортезомібу спостерігаються гострі дифузні інфільтративні захворювання легень невідомої етіології, такі як пневмоніт, інтерстиціальна пневмонія, легенева інфільтрація та синдром гострої дихальної недостатності. Деякі з цих станів призвели до смерті. У разі появи симптомів розладу функції легень або погіршення наявних симптомів необхідно відразу ж провести діагностику та призначити пацієнтам відповідне лікування. Схема лікування з одночасним введенням високих доз цитарабіну (2 г/м2 на день) безперервної інфузії протягом 24 годин не рекомендується, т.к. описані випадки смерті від гострого респіраторного дистрес-синдрому на початку курсу терапії при введенні високих доз цитарабіну (2 г/м2 на день) шляхом безперервної інфузії протягом 24 годин з даунорубіцином та бортезомібом для лікування рецидивуючої гострої мієлоїї. Синдром лізису пухлини У зв'язку з можливим розвитком гіперурикемії, пов'язаної із синдромом лізису пухлини, пацієнтам під час терапії рекомендується визначати концентрацію сечової кислоти та креатиніну у плазмі крові. Для запобігання гіперурикемії рекомендується рясне питво, при необхідності – алопуринол та залужування сечі. При застосуванні бортезомібу у пацієнтів, які одночасно приймають пероральні гіпоглікемічні препарати, слід ретельно контролювати концентрацію глюкози в крові та за необхідності провести корекцію дози гіпоглікемічних препаратів. У період лікування бортезоміб будь-якого зі статевих партнерів рекомендується використовувати надійні методи контрацепції. При роботі з препаратом Борамілан слід дотримуватися загальноприйнятих правил поводження з цитотоксичними препаратами. Реакції імунокомплексного типу Реакції імунокомплексного типу, такі як сироваткова хвороба, поліартрит із висипом, проліферативний гломерулонефрит були зареєстровані нечасто. Слід припинити застосування бортезомібу у разі серйозних реакцій. Вплив на здатність до керування автотранспортом та управління механізмами Деякі побічні дії препарату, такі як запаморочення, непритомність, зорові розлади та інші небажані реакції можуть негативно впливати на здатність до керування автомобілем та виконання потенційно небезпечних видів діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій. Пацієнтів необхідно попередити про можливість появи зазначених симптомів під час лікування препаратом Борамілан. При виникненні цих симптомів пацієнтам рекомендується утриматися від керування автомобілем та виконання потенційно небезпечних видів діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови відпустки з аптекЗа рецептомВідео на цю тему
4 282,00 грн
188,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
Склад, форма випуску та упаковкаПігулки - 1 таб. Активна речовина: Анастрозол 1 мг. Допоміжні речовини: лактози моногідрат, повідон, карбоксиметилкрохмаль натрію, стеарат магнію. Плівкова оболонка: ;опадрай білий (макрогол 400, гіпромелоза, титану діоксид). 14 шт. - блістери (2) - пачки картонні.Опис лікарської формиТаблетки, покриті плівковою оболонкою; білі, круглі, двоопуклі, з гравіюванням "ANA 1" на одній стороні таблетки; на зламі – білого або майже білого кольору.Фармакотерапевтична групаПротипухлинний засіб. Селективний нестероїдний інгібітор ароматази. У постменопаузі естрадіол здебільшого утворюється з естрону, який продукується в периферичних тканинах шляхом перетворення з андростендіону (за участю ферменту ароматази). Зниження рівня циркулюючого естрадіолу має терапевтичний ефект у жінок із раком молочної залози. У постменопаузі анастрозол у добовій дозі 1 мг спричиняє зниження рівня естрадіолу на 80%. Анастрозол не має прогестагенної, андрогенної та естрогенної активності; у терапевтичних дозах не впливає на секрецію кортизолу та альдостерону.ФармакокінетикаПісля прийому внутрішньо анастрозол швидко абсорбується із ШКТ. C max ;у плазмі досягається протягом 2 год (натще). Їжа дещо зменшує швидкість, але не ступінь всмоктування. Зв'язування із білками плазми становить 40%. Відомостей про кумуляцію немає. Метаболізм анастрозолу здійснюється N-деалкілуванням, гідроксилюванням і глюкуронізацією. Триазол, основний метаболіт, що визначається у плазмі та сечі, не інгібує ароматазу. Анастрозол та його метаболіти виводяться, переважно, із сечею, (менше 10% – у незміненому вигляді), протягом 72 годин після введення одноразової дози. T1/2; з плазми - 40-50 год. Кліренс анастрозолу після прийому внутрішньо у добровольців зі стабілізованим цирозом печінки або порушенням функції нирок не відрізняється від кліренсу, який визначається у здорових добровольців. Фармакокінетика анастрозолу у жінок у постменопаузі не змінюється.Клінічна фармакологіяПротипухлинний засіб, синтез естрогенів інгібітор.Показання до застосуванняРак молочної залози у постменопаузі.Протипоказання до застосуванняПеріод пременопаузи, виражена ниркова недостатність (КК менше 20 мл/хв), помірна та виражена печінкова недостатність, вагітність, лактація, дитячий вік, підвищена чутливість до анастрозолу.Вагітність та лактаціяПротипоказаний при вагітності та в період лактації. Застосування у дітей Протипоказання: дитячий вік.Побічна діяЗ боку ендокринної системи: ; "припливи", сухість піхви та витончення волосся. З боку травної системи: анорексія, нудота, блювання, діарея. У пацієнток з поширеним раком молочної залози здебільшого з метастазами в печінку відзначалися підвищення рівня ГГТ, рідше – ЛФ. З боку ЦНС: ; астенія, сонливість, головний біль. З боку обміну речовин: невеликий підйом рівня загального холестерину. Алергічні реакції: ;шкірний висип.Взаємодія з лікарськими засобамиАнастрозол знижує ефективність естрогену. Клінічні дослідження показали, що при одночасному застосуванні анастрозолу з антипірином та циметидином лікарська взаємодія, зумовлена індукцією мікросомальних ферментів печінки, є малоймовірною.Спосіб застосування та дозиВсередину – по 1 мг 1 раз на добу.Запобіжні заходи та особливі вказівкиУ разі невизначеності гормонального статусу пацієнтки, стан менопаузи необхідно підтвердити додатковими біохімічними дослідженнями. Безпека застосування анастрозолу у пацієнтів із помірними порушеннями функції печінки не встановлена. Анастрозол слід застосовувати одночасно з естрогенами. Вплив на здатність до керування автотранспортом та управління механізмами У період лікування не слід виконувати роботу, яка потребує високої концентрації уваги та швидких психомоторних реакцій.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептом
1 009,00 грн
265,00 грн
Склад, форма випуску та упаковкаТаблетки – 1 таб.: бікалутамід 150 мг. 7 шт. - упаковки осередкові контурні (4) - пачки картонні.Опис лікарської формиПігулки, покриті плівковою оболонкою.Фармакотерапевтична групаАнтиандрогенний нестероїдний засіб. Зв'язуючись з рецепторами, що мають спорідненість з андрогенами, пригнічує активність андрогенів, у результаті спостерігається регресія пухлини передміхурової залози. Не має інших видів ендокринної активності.ФармакокінетикаПісля прийому внутрішньо добре всмоктується із ШКТ. Їда не впливає на біодоступність. Зв'язування із білками плазми становить 96%. Інтенсивно метаболізується у печінці шляхом окислення та утворення глюкуронідних кон'югатів. Виводиться у вигляді метаболітів із сечею та жовчю приблизно в рівних пропорціях. Можлива кумуляція бікалутаміду в організмі.Клінічна фармакологіяАнтиандрогенний нестероїдний препарат із протипухлинною активністю.Показання до застосуванняРак передміхурової залози – у складі комбінованої терапії з аналогом ГнРГ або з хірургічною кастрацією.Протипоказання до застосуванняОдночасний прийом із терфенадином, астемізолом, цизапридом; дитячий вік; підвищена чутливість до бікалутаміду. Не призначають пацієнтам жіночої статі.Вагітність та лактаціяНе призначають пацієнтам жіночої статі. Застосування у дітей Препарат не призначають дітям.Побічна діяЗ боку ендокринної системи: припливи, болючість молочних залоз та гінекомастія, зниження лібідо. З боку травної системи: біль у животі, діарея, нудота, блювання, підвищення рівня трансаміназ, жовтяниця, холестаз. З боку центральної нервової системи: можливі астенія, депресія. Дерматологічні реакції: алопеція, відновлення росту волосся, свербіж, сухість шкіри. Інші: гематурія.Взаємодія з лікарськими засобамиПри застосуванні бікалутаміду протягом 28 днів на фоні прийому мідазоламу АUC мідазоламу збільшувалася на 80%. При одночасному застосуванні бікалутаміду з циклоспорином або блокаторами кальцієвих каналів можливе потенціювання або розвиток небажаних реакцій. Теоретично можливе підвищення концентрації бікалутаміду в плазмі при його одночасному застосуванні з інгібіторами мікросомальних ферментів печінки, що може супроводжуватися збільшенням частоти виникнення небажаних реакцій. Дослідження in vitro показали, що бікалутамід може витісняти антикоагулянт кумаринового ряду варфарину з ділянок зв'язування з білками плазми.Спосіб застосування та дозиІндивідуальний, залежно від показань та схеми лікування.Запобіжні заходи та особливі вказівкиЗ обережністю застосовувати у пацієнтів з помірно вираженими та тяжкими порушеннями функції печінки, т.к. можлива кумуляція бікалутаміду в організмі. У період лікування потрібний регулярний контроль функції печінки. У разі розвитку тяжких змін необхідно припинити прийом бікалутаміду.Умови відпустки з аптекЗа рецептом
2 198,00 грн
168,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептом. . .
Склад, форма випуску та упаковкаСпрей - 75 мкл: Активні речовини: Бусереліну ацетат – 157,5 мкг (у перерахунку на бусерелін 150 мкг); Допоміжні речовини: Бензалконію хлорид – 7,5 мкг; Вода для ін'єкцій – до 75 мкл. По 17,5 мл (номінальна кількість не менше 187 доз) препарату у флакони темного скла, закупорені кришками пластмасовими нагвинчуються з кільцем контролю першого розтину. По 1 флакону в комплекті з дозуючою пластмасовою пробкою-помпою та інструкцією по застосуванню поміщають у картонну пачку.Опис лікарської формиБезпрозора рідина без сторонніх включень.Фармакотерапевтична групаПротипухлинний засіб, гонадотропін-рилізинг гормону аналог (ГнРГ).ФармакокінетикаПри інтраназальному застосуванні бусерелін повністю всмоктується через слизову оболонку носа. Період напіввиведення становить близько 3 год. У незначній кількості препарат виділяється з грудним молоком.ФармакодинамікаБусерелін - синтетичний аналог ендогенного гонадотропін-рилізинг гормону (ГнРГ). Конкурентно зв'язується з рецепторами клітин передньої частки гіпофізу та викликає короткочасне підвищення рівня статевих гормонів у плазмі крові. Подальше застосування лікувальних доз препарату (в середньому через 12-14 днів) призводить до повної блокади гонадотропної функції гіпофізу та знижує виділення лютеїнізуючого (ЛГ) та фолікулостимулюючого гормону (ФСГ). В результаті спостерігається пригнічення синтезу статевих гормонів у яєчнику та зниження концентрації естрадіолу (Е2) у плазмі крові до постклімактеричних значень.Показання до застосуванняГормонозалежна патологія репродуктивної системи, зумовлена абсолютною або відносною гіперестрогенією: ендометріоз (перед- та післяопераційний періоди); міома матки; гіперпластичні процеси ендометрію; лікування безпліддя (під час проведення програми екстракорпорального запліднення (ЕКЗ)).Протипоказання до застосуванняПідвищена чутливість до компонентів препарату; вагітність; лактація. З обережністю застосовувати при артеріальній гіпертензії, цукровому діабеті, депресії.Вагітність та лактаціяПротипоказано.Побічна діяАлергічні реакції: кропив'янка, гіперемія шкіри, свербіж шкіри, дуже рідко - анафілактичний шок, ангіоневротичний набряк. З боку ЦНС: запаморочення, біль голови, часта зміна настрою, порушення сну, нервозність, втома, зниження пам'яті та здатність до концентрації уваги, депресія. З боку серцево-судинної системи: відчуття серцебиття, підвищення артеріального тиску (у хворих з артеріальною гіпертонією). З боку шлунково-кишкового тракту: нудота, блювання, діарея, запор, порушення апетиту, спрага. Інші: біль унизу живота, сухість піхви, зниження лібідо; рідко – менструальноподібна кровотеча (як правило, протягом перших тижнів лікування); у поодиноких випадках – носові кровотечі; тромбоемболія легеневої артерії; набряки в області кісточок та стоп; біль у спині, суглобах. З боку лабораторних показників: зниження толерантності до глюкози; гіперглікемія; зміни у ліпідному спектрі; збільшення активності сироваткових трансаміназ, гіпербілірубінемія; тромбоцитопенія або лейкопенія. Місцеві реакції - подразнення слизової оболонки носа, сухість та біль у носі.Взаємодія з лікарськими засобамиОдночасне застосування препарату "Бусерелін ФСінтез" з препаратами, що містять статеві гормони (наприклад, у режимі індукції овуляції), може сприяти виникненню синдрому гіперстимуляції яєчників. При цукровому діабеті 1 та 2 типу Бусерелін ФСінтез може знижувати ефективність гіпоглікемічних засобів.Спосіб застосування та дозиРазова доза препарату при натисканні помпи становить 150 мкг. Зі скляного флакона з препаратом зняти пластмасову кришку, що нагвинчується (при цьому має бути клацання контролю першого розкриття) і нагвинтити дозуючу пластмасову пробку-помпу. Притримуючи пальцями широкий обідок пробки-помпи, зняти захисний ковпачок. Направити флакон з розчином вертикально вгору і 3-5 разів різко натиснути на обідок для пробного випуску розчину повітря (це необхідно для заповнення розпилювальної головки лікарською сумішшю). Препарат готовий до застосування. Бусерелін ФСинтез вводять у носові ходи після їхнього очищення. При лікуванні ендометріозу, міоми матки, гіперпластичних процесів ендометрію: Добова доза препарату "Бусерелін ФСинтез" 900 мкг на добу. Добову дозу препарату вводять рівними порціями по одному впорскування (150 мкг) у кожну ніздрю 3 десь у день через рівні проміжки часу (8 годин) вранці, вдень і ввечері. Лікування бусереліном слід починати в перший або другий день менструального циклу, введення препарату безперервне протягом всього курсу лікування. Курс лікування 4-6 місяців. При лікуванні безплідності методом екстракорпорального запліднення (ЕКЗ): Добова доза препарату "Бусерелін ФСинтез" 600 мкг. Препарат вводиться інтраназально за одним упорскуванням (150 мкг) в одну ніздрю 4 рази на добу через рівні проміжки часу. Препарат вводиться із середини лютеїнової фази менструального циклу (з 21-24 дня циклу) до дня введення овуляторної дози хоріонічного гонадотропіну. На цьому фоні при досягненні блокади синтезу естрадіолу (Е2) з 2-5 дня менструальноподібної кровотечі за стандартними схемами здійснюється стимуляція препаратами гонадотропінів. При вираженій блокаді репродуктивної системи та "слабкій" відповіді яєчників на стимуляцію овуляції препаратами гонадотропінів добову дозу препарату "Бусерелін ФСінтез" слід зменшити до 2-х впорскування на день або збільшувати дозу гонадотропінів. Повторний курс лікування проводиться лише за призначенням лікаря та після медичного. обстеження під динамічним контролем гормонального профілю та ультразвуковим моніторингом.ПередозуванняВ даний час про випадки передозування препаратом не повідомлялося.Запобіжні заходи та особливі вказівкиДо початку лікування Бусереліном ФСинтез рекомендується виключити вагітність та припинити прийом гормональних контрацептивів, проте протягом перших двох місяців застосування препарату необхідно застосовувати інші (негормональні) методи контрацепції. У період лікування препаратом пацієнтки з будь-якою формою депресії повинні перебувати під наглядом лікаря. Застосування препарату "Бусерелін ФСинтез" перед хірургічним лікуванням при ендометріозі зменшує розміри патологічних вогнищ, їх кровопостачання, запальні прояви і, отже, скорочує час операції, а післяопераційна терапія покращує результати, знижуючи частоту післяопераційних рецидивів та зменшуючи утворення. Повторний курс лікування слід розпочинати лише після ретельної оцінки співвідношення очікуваної користі та потенційного ризику. Індукцію овуляції слід проводити під суворим медичним наглядом. У початковій стадії лікування препаратом можливий розвиток кісти яєчника. У пацієнток, які мають контактні лінзи, можлива поява ознак подразнення очей. Враховуючи інтраназальний спосіб застосування, можливе подразнення слизової оболонки носа, іноді носова кровотеча. Препарат можна застосовувати при риніті, проте перед його застосуванням слід очистити носові ходи. Вплив на здатність до керування автотранспортом та управління механізмами Слід бути обережними при призначенні препарату пацієнткам при керуванні автотранспортом та зайнятті потенційно небезпечними видами діяльності, що вимагають підвищеної уваги та швидкості психічних та рухових реакцій.Умови відпустки з аптекЗа рецептомВідео на цю тему
266,00 грн
218,00 грн
Склад, форма випуску та упаковкаЛіофілізат для приготування розчину для внутрішньовенного введення - 1 фл: даунорубіцину гідрохлорид - 20 мг. Флакон 20мг. у картонній пачці.Фармакотерапевтична групаПротипухлинний засіб із групи антрациклінових антибіотиків, що продукується Streptomyces coeruleorubidis. Цитотоксична дія обумовлена здатністю інгібувати синтез ДНК, РНК та білків. Механізм дії заснований на інтеркаляції антрацикліну між сусідніми парами основ подвійної спіралі ДНК, що перешкоджає її "розвертанню" для подальшої реплікації.ФармакокінетикаПісля внутрішньовенного введення швидко розподіляється в організмі, особливо в нирках, селезінці, печінці, серці. Не проникає через гематоенцефалічний бар'єр. Метаболізується у печінці з утворенням активного метаболіту даунорубіцинолу. T1/2 у початковій фазі становить 45 хв; у кінцевій фазі – для даунорубіцину 18.5 год, для даунорубіцинолу 26.7 год, для інших метаболітів 55 год. Виводиться нирками та з жовчю.Показання до застосуванняГострий лейкоз, лімфогранулематоз, хоріонепітеліома матки, нейробластома, пухлина Юінга, пухлина Вільмса, неходжкінські лімфоми.Протипоказання до застосуванняЛейкопенія (число лейкоцитів нижче 4000/мкл), тромбоцитопенія (число тромбоцитів нижче 120 000/мкл), хронічна серцева недостатність у стадії декомпенсації, виражені порушення функції печінки та/або нирок, виразкова хвороба шлунка та дванадцятипалої вагітності. чутливість до даунорубіцину.Вагітність та лактаціяЧастота кардіотоксичних побічних ефектів у дітей зростає, якщо сумарна курсова доза даунорубіцину перевищує 300 мг/м2. Порушення скоротливості міокарда, симптоми хронічної серцевої недостатності та інші кардіотоксичні ефекти даунорубіцину в дітей віком можуть проявитися через кілька місяців і навіть років після закінчення лікування, тому контроль функціонального стану серцево-судинної системи слід здійснювати тривало. Даунорубіцин протипоказаний при вагітності. У разі необхідності застосування у період лактації слід припинити грудне вигодовування. Жінки дітородного віку повинні використовувати надійні методи контрацепції під час терапії даунорубіцином. В експериментальних дослідженнях встановлено тератогенну, ембріотоксичну дію даунорубіцину.Побічна діяЗ боку системи кровотворення: анемія, лейкопенія, тромбоцитопенія. З боку системи травлення: нудота, блювання, діарея, стоматит. Серцево-судинна система: серцева недостатність, аритмії; рідко – міокардит, перикардит. З боку репродуктивної системи: аменорея, азооспермія. Інші: алопеція, алергічні реакції, біль голови. Місцеві реакції: біль у місці введення, некроз тканини (при порушенні техніки введення).Взаємодія з лікарськими засобамиПри одночасному застосуванні з препаратами, які мають мієлотоксичну дію, можливе посилення токсичних ефектів. При застосуванні з циклофосфамідом або доксорубіцином збільшується ризик розвитку кардіотоксичності. При сумісному застосуванні з метотрексатом (або іншими препаратами з гепатотоксичною дією) збільшується ймовірність виникнення гепатотоксичності. Застосування даунорубіцину з урикозуричними препаратами збільшує ризик розвитку нефропатії.Спосіб застосування та дозиСпосіб застосування та режим дозування конкретного препарату залежать від форми випуску та інших факторів. Оптимальний режим дозування визначає лікар. Слід суворо дотримуватися відповідності лікарської форми конкретного препарату, що використовується, показанням до застосування і режиму дозування. Встановлюють індивідуально, залежно від показань та стадії захворювання, стану системи кровотворення, схеми протипухлинної терапії.Запобіжні заходи та особливі вказівкиЗ обережністю застосовують у пацієнтів з порушеннями функції нирок та/або печінки, із захворюваннями серця (в т.ч. в анамнезі), подагрою або нефролітіазом (в т.ч. в анамнезі), а також у хворих, які отримували або одержують в даний час час комбіновану хіміотерапію іншими протипухлинними препаратами, що мають мієлотоксичну дію, або курс променевої терапії. Не рекомендують застосування даунорубіцину у пацієнтів з вітряною віспою (в т.ч. перехворіли або після контакту з хворими), з оперізуючим герпесом або іншими гострими інфекційними захворюваннями. Перед початком та під час лікування необхідні контроль картини периферичної крові, функціонального стану нирок, печінки, рентгенографія грудної клітки, ЕКГ, ехокардіографія, визначення величини ударного об'єму серця. Частота кардіотоксичних побічних ефектів зростає, якщо сумарна курсова доза даунорубіцину перевищує 400 мг/м2 у дорослих та 300 мг/м2 у дітей. Порушення скоротливості міокарда, симптоми хронічної серцевої недостатності та інші кардіотоксичні ефекти даунорубіцину можуть проявитися через кілька місяців і навіть років після закінчення лікування (особливо у дітей), тому контроль функціонального стану серцево-судинної системи слід здійснювати тривалий час. Не рекомендується проводити вакцинацію пацієнта або членів його сім'ї. Не рекомендують застосовувати даунорубіцин у пацієнтів, які раніше отримали повні кумулятивні дози доксорубіцину. Якщо отримана курсова доза доксорубіцину нижча за кумулятивну, то загальна доза даунорубіцину та доксорубіцину не повинна перевищувати 550 мг/м2. У перші кілька днів застосування даунорубіцину можливе забарвлення сечі у червоний колір.Умови відпустки з аптекЗа рецептомВідео на цю тему
4 785,00 грн
4 752,00 грн
Склад, форма випуску та упаковкаЛіофілізат - 1 фл. Активний компонент: трипторелін памоат (у перерахунку на трипторелін 11,25 мг); Допоміжні компоненти: сополімер DL-молочної та гліколевої кислот 250,0 мг; манітол 85,0 мг; кармелозу натрію (натрій карбоксиметилцелюлоза) 30,0 мг; Полісорбат-80 2,0 мг. Розчинник - 1 амп. Маннітол 16,0 мг; вода для ін'єкцій до 2000 мг. * З урахуванням особливостей лікарської форми в препараті закладено надлишок активного компонента для забезпечення ефективної дози. По 11,25 мг триптореліну у флакон із злегка затемненого скла, закупорений гумовою пробкою під алюмінієвою обкаткою з отвором для голки в центрі та закритий захисною пластмасовою кришкою контролю першого розтину. По 2 мл розчинника в ампулу із безбарвного гідролітичного скла типу I. Один порожній стерильний одноразовий поліпропіленовий шприц місткістю 3 мл, одна одноразова голка розміром 0,90 х 38 мм з жовтим наконечником без захисного пристрою, одна одноразова голка для внутрішньом'язової ін'єкції розміром 0,90 х 38 мм з жовтим наконечником голка для підшкірної ін'єкції розміром 0,90 х 25 мм із жовтим наконечником та із захисним пристроєм у блістерну упаковку з ПВХ та ламінованого паперу. Один флакон з препаратом, одну ампулу з розчинником, одну блістерну упаковку зі шприцем і трьома голками поміщають у картонну пачку разом з інструкцією із застосування.Опис лікарської формиЛіофілізат: Ліофілізат білого або злегка жовтуватого кольору, що диспергується в розчиннику, що додається, з утворенням суспензії білого або злегка жовтуватого кольору. Розчинник: безбарвний прозорий розчин.Фармакотерапевтична групаАнтигонадотропний.ФармакокінетикаДиферелін® 0,1 мг Після п/к ін'єкції здоровим дорослим добровольцям у дозі 0,1 мг трипторелін швидко всмоктується (час досягнення Cmax - (0,63±0,26) год з піком концентрації в плазмі, що становить (1,85±0,23) нг /мл). T1/2 становить (7,6±1,6) год, через 3-4 години закінчується фаза розподілу. Загальний плазмовий кліренс - (161±28) мл/хв. Об'єм розподілу - (1562±158) мл/кг. Диферелін® 3,75 мг Після внутрішньом'язового введення пролонгованої форми препарату настає початкова стадія швидкого вивільнення лікарської речовини з наступною фазою постійного вивільнення триптореліну. Cmax становить (0,32±0,12) нг/мл. Середня кількість триптореліну, що постійно вивільняється, становить (46,6±7,1) мкг/день. Біодоступність препарату становить близько 53% за 1 місяць. Диферелін® 11,25 мг При внутрішньом'язовому введенні Дифереліну в дозі 11,25 мг Cmax триптореліну в плазмі крові (у чоловіків та жінок) визначається приблизно через 3 години після ін'єкції. Після фази зниження концентрації, що триває протягом першого місяця, до 90-го дня концентрація циркулюючого триптореліну залишається постійною (приблизно 0,04–0,05 нг/мл – при лікуванні ендометріозу та близько 0,1 нг/мл – при лікуванні раку простати ).ФармакодинамікаТрипторелін є синтетичним декапептидом, аналогом природного гонадотропін-рилізинг гормону, що вивільняє гонадотропін. Диферелін® 0,1 мг Дослідження на тваринах та клінічні дослідження показали, що після початкового періоду стимуляції тривале застосування Дифереліну® 0,1 мг пригнічує секрецію гонадотропінів з подальшим пригніченням функції яєчників. Постійне застосування Дифереліну 0,1 мг пригнічує секрецію гонадотропінів (ФСГ та ЛГ). Пригнічення проміжних ендогенних піків ЛГ дозволяє підвищити якість фолікулогенезу, збільшуючи кількість фолікулів, що дозрівають, і, як наслідок, підвищити ймовірність вагітності за цикл. Диферелін® 3,75 мг Після короткого початкового періоду стимуляції гонадотропної функції гіпофізу трипторелін пригнічує секрецію гонадотропінів та, відповідно, функцію яєчок та яєчників. Постійне застосування препарату пригнічує секрецію естрогенів яєчниками до стану менопаузи, а також знижує секрецію тестостерону, концентрація якого може досягати показників, що спостерігаються після хірургічної кастрації. іферелін® 11,25 мг У початковому періоді застосування Диферелін® 11,25 мг тимчасово підвищує концентрацію ЛГ та ФСГ у крові, відповідно підвищується концентрація тестостерону у чоловіків та естрадіолу у жінок. Тривале лікування знижує концентрацію ЛГ та ФСГ, що призводить до зменшення показників тестостерону (до рівнів, що відповідають станом після тестикулектомії) та естрадіолу (до рівнів, відповідних стану постоваріоектомії) приблизно до 20-го дня після першої ін'єкції. запровадження препарату. Тривале лікування триптореліном пригнічує секрецію естрадіолу у жінок і таким чином перешкоджає розвитку ендометріоїдних ектопій.Показання до застосуванняДиферелін® 0,1 мг Жіноча безплідність. Проведення стимуляції яєчників спільно з гонадотропінами (людським менопаузним, людським хоріонічним), ФСГ у програмах екстракорпорального запліднення та перенесення ембріона, а також інших допоміжних репродуктивних технологій. Диферелін® 3,75 мг рак передміхурової залози; передчасне статеве дозрівання; генітальний та екстрагенітальний ендометріоз; фіброміома матки (перед оперативним втручанням); жіноча безплідність (у програмі екстракорпорального запліднення). Диферелін® 11,25 мг рак передміхурової залози з метастазами; генітальний та екстрагенітальний ендометріоз (I–IV стадій).Протипоказання до застосуванняЗагальне для всіх дозувань: гіперчутливість; вагітність; годування грудьми. Диферелін® 11,25 мг (додатково): гормононезалежний рак передміхурової залози; стан після попередньої хірургічної тестикулектомії. Диферелін® 3,75; 11,25 мг (додатково): З обережністю – при остеопорозі. Диферелін® 11,25 мг (додатково): З обережністю – у жінок із синдромом полікістозних яєчників.Вагітність та лактаціяВ даний час аналоги гонадотропін-рилізинг гормону використовуються в комбінації з гонадотропінами для стимуляції овуляції та вагітності. Вагітність є протипоказанням для застосування препарату. Однак практика показала, що після овуляції, стимульованої в попередньому циклі, деякі жінки вагітніли без стимуляції і продовжували подальший курс стимуляції овуляції. Сумарні дані: досліди на тваринах показали, що препарат не має тератогенного ефекту. Отже, очікується розвитку вроджених аномалій в людини під час використання даного препарату, т.к. 2 якісно виконані дослідження на тваринах не виявили його тератогенного ефекту. Результати проведених клінічних досліджень за участю невеликої кількості вагітних жінок з використанням аналогу гонадотропін-рилізингу гормону показали відсутність вад розвитку плода або фетотоксичності. Тим не менш, необхідно подальше вивчення наслідків впливу препарату на вагітність. Оскільки відсутні дані про проникнення препарату в грудне молоко і його можливі ефекти на дитину, що годується груддю, не слід проводити лікування в період годування груддю.Побічна діяСпільне для всіх дозувань На початку лікування. При лікуванні безпліддя поєднання із гонадотропінами може призвести до гіперстимуляції яєчників. У цьому випадку відзначається збільшення розмірів яєчників, біль у животі. Під час лікування. Найчастіше зустрічаються такі побічні явища, як: раптові припливи, сухість піхви, зниження лібідо та диспареунія, пов'язані з гіпофізарно-яєчниковою блокадою. Тривале застосування аналогів гонадотропін-рилізинг гормону може призвести до демінералізації кісток, ризику розвитку остеопорозу (зазначена побічна дія не спостерігалась при короткочасному застосуванні Дифереліну® 0,1 мг). Алергічні реакції: кропив'янка, висипання, свербіж, рідко — набряк Квінке. У поодиноких випадках – нудота, блювання, збільшення маси тіла, підвищення артеріального тиску, емоційна лабільність, порушення зору, біль у місці введення ін'єкції. Вкрай рідко – головний біль, суглобові та м'язові болі. Диферелін® 3,75 мг додатково У чоловіків – зниження потенції. На початку лікування хворі на рак передміхурової залози можуть відчувати тимчасове посилення болю в кістках, уражених метастазами (лікування симптоматичне). В окремих випадках відзначаються непрохідність сечоводів та симптоми, пов'язані з компресією метастазами спинного мозку (проходять через 1-2 тижні). Також у цей період може спостерігатись тимчасове підвищення активності кислої фосфатази у плазмі крові. При лікуванні передчасного статевого дозрівання у дівчат можуть спостерігатися кров'яні виділення з піхви. Тривале застосування препарату може спричинити гіпогонадотропну аменорею. Після припинення лікування функція яєчників відновлюється і овуляція відбувається в середньому на 58 день після останньої ін'єкції препарату. Перша менструація настає на 70-й день після останньої ін'єкції Дифереліну. Це необхідно враховувати у плануванні контрацепції. Диферелін 11,25 мг додатково У чоловіків На початку лікування. Дизуричні порушення (утруднення сечовипускання, неповне випорожнення сечового міхура, болючість), болі в кістках, пов'язані з метастазами та компресією метастазами спинного мозку, які можуть посилюватись через тимчасове збільшення вмісту тестостерону в плазмі крові на початку лікування. Ці симптоми проходять через 1-2 тижні. Також у цей період може спостерігатись тимчасове підвищення активності печінкових ферментів у плазмі крові. Під час лікування: припливи крові до обличчя, зниження лібідо, гінекомастія, імпотенція, що пов'язано із зменшенням вмісту тестостерону у плазмі крові. У жінок На початку лікування. Симптоми, пов'язані з ендометріозом (тазові болі, дисменорея), які можуть посилюватися у зв'язку з початковим тимчасовим збільшенням концентрації естрадіолу в плазмі крові та зникають через 1–2 тижні. Через місяць після першої ін'єкції може виникнути метрорагія. У чоловіків та жінок: Порушення настрою, дратівливість, депресія, втома, порушення сну, збільшення маси тіла, профузний піт, парестезії, погіршення зору, гарячковий стан.Взаємодія з лікарськими засобамиЧи не описані.Спосіб застосування та дозиДиферелін 0,1 мг. П/к. Короткий протокол. Починаючи з 2-го дня циклу (одночасно починаючи стимуляцію яєчників), закінчують лікування за 1 день до запланованого введення людського хоріонічного гонадотропіну. Курс лікування становить 10-12 днів. Довгий протокол. Щоденні підшкірні ін'єкції Дифереліну 0,1 мг починають з 2-го дня циклу. При десенсибілізації гіпофізу (Е2 Правила приготування розчину. Безпосередньо перед ін'єкцією перенести розчинник у флакон із ліофілізатом. Збовтати до повного розчинення. Використані голки мають бути поміщені у виділений для гострих предметів контейнер. Диферелін ® 3,75 мг. В/м. Рак передміхурової залози. Диферелін® вводиться у дозі 3,75 мг кожні 4 тижні, тривало. Передчасне статеве дозрівання. Дітям з масою тіла понад 20 кг – 3,75 мг кожні 28 днів; дітям з масою тіла менше 20 кг – 1,875 мг кожні 28 днів. Ендометріоз. Препарат повинен бути введений у перші 5 днів менструального циклу – у дозі 3,75 мг кожні 4 тижні. Тривалість терапії – не більше 6 міс. Жіноча безплідність. Диферелін повинен бути введений на другий день циклу в дозі 3,75 мг. Зв'язок із гонадотропінами повинен контролюватись після десенсибілізації гіпофізу (концентрація естрогенів у плазмі крові менше 50 пкг/мл зазвичай визначається через 15 днів після ін'єкції Дифереліну®). Фіброміома матки. Препарат має бути введений у перші 5 днів менструального циклу. Введення Дифереліну повинно проводитися кожні 4 тижні в дозі 3,75 мг. Тривалість курсу лікування – 3 місяці (для пацієнток, які готуються до операції). Диферелін ® 11,25 мг. В/м Рак передміхурової залози. Диферелін® вводиться у дозі 11,25 мг кожні 3 місяці. Ендометріоз. Диферелін® вводиться у дозі 11,25 мг кожні 3 місяці. Лікування необхідно розпочинати у перші п'ять днів менструального циклу. Тривалість лікування залежить від ступеня тяжкості ендометріозу та спостерігається клінічної картини (функціональних та анатомічних змін) на фоні терапії. Як правило, лікування проводиться протягом 3-6 місяців. Не рекомендується проводити повторний курс лікування триптореліном або гонадотропін-рилізинг гормоном. Диферелін ® 3,75 мг. В/м. Правила приготування суспензії Розчинення ліофілізату в розчиннику, що додається, повинно проводитися безпосередньо перед введенням. Перемішувати вміст флакона слід обережно до отримання однорідної суспензії. Про випадки здійснення неповної ін'єкції, що призводять до втрати більшої кількості суспензії, ніж зазвичай залишається в шприці для ін'єкції, необхідно повідомити лікаря. Введення має здійснюватися у суворій відповідності до інструкції. Обробити місце ін'єкції серветкою зі спиртом. Зняти ковпачок із голки з рожевою насадкою та приєднати її до шприца. Набрати в шприц весь розчинник із ампули. Видалити пластикову кришку із флакону з ліофілізатом. Ввести голку крізь пробку з хлорбутилкаучуку та перенести розчинник у флакон. Потягнути голку так, щоб вона залишалася у флаконі, але не торкалася суспензії. Обережно збовтати вміст до отримання однорідної суспензії, не перевертаючи флакон. Не перевертаючи флакон, набрати у шприц усю суспензію. Зняти рожеву голку із шприца. Приєднати до шприца зелену голку (щільно прикрутити), беручись лише за кольоровий наконечник. Видалити повітря із шприца. Негайно зробити ін'єкцію. Ін'єкцію вводити лише внутрішньом'язово. Відразу після ін'єкції закрити голку за допомогою захисного пристрою одним із наступних способів: натиснути на захисний пристрій до кінчика голки. Закрити голку та зафіксувати пристрій; перевернути шприц. Використовуючи рівну поверхню, натиснути на пристрій та закрити голку. Голка закрита, якщо кінчик голки покритий пристроєм. Перевірити, чи надійно закрито пристрій. Для від'єднання голки використовувати кольорову насадку. Утилізувати голки у контейнерах, призначених для гострих предметів. Диферелін ® 11,25 мг. В/м Правила приготування суспензії Розчинення ліофілізату в розчиннику, що додається, повинно проводитися безпосередньо перед введенням. Перемішувати вміст флакона слід обережно до отримання однорідної суспензії. Про випадки здійснення неповної ін'єкції, що призводять до втрати більшої кількості суспензії, ніж зазвичай залишається в шприці для ін'єкції, необхідно повідомити лікаря. Введення має здійснюватися у суворій відповідності до інструкції. Обробити місце ін'єкції серветкою зі спиртом. Зняти ковпачок із голки з рожевим наконечником та приєднати її до шприца. Набрати в шприц весь розчинник із ампули. Видалити пластикову кришку із флакону з ліофілізатом. Ввести голку крізь пробку з хлорбутилкаучуку та перенести розчинник у флакон. Потягнути голку так, щоб вона залишалася у флаконі, але не торкалася суспензії. Не перевертаючи флакон, акуратно збовтати вміст до отримання однорідної суспензії. Не перевертаючи флакон, набирати у шприц усю суспензію. Зняти голку з рожевим наконечником із шприца. Приєднати до шприца голку із зеленим наконечником (або голку із зеленим наконечником та захисним пристроєм), щільно прикрутити, беручись лише за кольоровий наконечник. Видалити повітря із шприца. Негайно зробити ін'єкцію. Якщо використовується голка із зеленим наконечником та захисним пристроєм, то: Відразу після ін'єкції закрити голку за допомогою захисного пристрою одним із наступних способів: Натиснути на захисний пристрій до кінчика голки. Закрити голку та зафіксувати пристрій. Перевернути шприц, використовуючи рівну поверхню, натиснути на пристрій та закрити голку. Голка закрита, якщо кінчик голки покритий пристроєм. Перевірити, чи надійно закрито пристрій. Для від'єднання голки використовувати кольоровий наконечник. Утилізувати голки у контейнерах, призначених для гострих предметів.ПередозуванняВипадки передозування невідомі.Запобіжні заходи та особливі вказівкиДиферелін® 0,1 мг Попередження. Реакція яєчників у відповідь на введення Дифереліну 0,1 мг у поєднанні з гонадотропінами може помітно збільшитися у схильних до цього пацієнтів і, зокрема, у випадках полікістозних захворювань яєчників. Відповідна реакція яєчників на введення препарату в поєднанні з гонадотропінами може відрізнятися у пацієнток, також вона може бути різною у тих самих пацієнток при різних циклах. Запобіжні заходи. Стимуляція овуляції повинна проводитися під наглядом лікаря та з проведенням регулярних біологічних та клінічних методів аналізу: збільшення вмісту естрогенів у плазмі та проведення ультразвукової ехокардіографії. Якщо реакція у відповідь яєчників надмірна, то рекомендується перервати цикл стимуляції і припинити ін'єкції гонадотропіну. Диферелін® 3,75 мг На початку лікування може спостерігатися посилення клінічних симптомів, у зв'язку з чим слід з обережністю призначати Диферелін® хворим на рак передміхурової залози, схильні до ризику розвитку непрохідності сечоводів або здавлення спинного мозку. Необхідне ретельне спостереження даних пацієнтів протягом першого місяця терапії. До початку терапії Дифереліном необхідно підтвердити відсутність вагітності. З обережністю застосовувати у пацієнток із синдромом полікістозних яєчників під час проведення схем стимуляції овуляції. Це з тим, що з невеликої кількості пацієнтів може зростати кількість індукованих фолікулів. Необхідно ретельно моніторувати рівень стимуляції циклу при екстракорпоральному заплідненні, щоб виявити пацієнток із ризиком розвитку синдрому гіперстимуляції яєчників, оскільки вираженість та частота проявів синдрому може залежати від режиму дозування гонадотропіну. За необхідності введення хоріонічного гонадотропіну людини слід припинити. Диферелін® 11,25 мг Лікування ендометріозу. Перед початком лікування необхідно виключити вагітність. Протягом першого місяця лікування слід використовувати негормональні контрацептивні засоби. Внутрішньом'язова ін'єкція препарату призводить до стійкої гіпогонадотропної аменореї. Лікування не слід рекомендувати на період понад 6 місяців. Не рекомендується проводити повторний курс терапії триптореліном або іншим аналогом гонадотропін-рилізинг гормону. Виникнення метрорагії в ході лікування, крім першого місяця, не є нормою, у зв'язку з чим необхідно визначати концентрацію естрадіолу плазми. При зниженні концентрації естрадіолу до рівня менше 50 пг/мл можлива наявність інших органічних уражень. Функція яєчників відновлюється після завершення терапії. Перша менструація настає в середньому через 134 дні після останньої ін'єкції. З цієї причини розпочати використання контрацепції слід через 15 днів після відміни лікування, тобто. через 3,5 місяців після останньої ін'єкції. При лікуванні раку передміхурової залози. Найбільш виражений сприятливий ефект відзначається у пацієнтів за відсутності іншої раніше проведеної гормональної терапії. На початку лікування може спостерігатися поява та посилення клінічних симптомів (зокрема болів у кістках, дизуричних порушень), які мають тимчасовий характер. Це передбачає ретельне спостереження даних пацієнтів протягом перших кількох тижнів терапії (рівень тестостерону в плазмі не повинен перевищувати 1 нг/мл). Лікування Дифереліном® необхідно проводити у суворій відповідності до інструкції із застосування. Будь-яка зміна об'єму суспензії, що вводиться в/м, повинна бути запротоколована.Умови відпустки з аптекЗа рецептомВідео на цю тему
427,00 грн
233,00 грн
Склад, форма випуску та упаковкаТаблетки – 1 таб.: бікалутамід 50 мг. 7 шт. - упаковки осередкові контурні (4) - пачки картонні.Опис лікарської формиПігулки, покриті плівковою оболонкою.Фармакотерапевтична групаАнтиандрогенний нестероїдний засіб. Зв'язуючись з рецепторами, що мають спорідненість з андрогенами, пригнічує активність андрогенів, у результаті спостерігається регресія пухлини передміхурової залози. Не має інших видів ендокринної активності.ФармакокінетикаПісля прийому внутрішньо добре всмоктується із ШКТ. Їда не впливає на біодоступність. Зв'язування із білками плазми становить 96%. Інтенсивно метаболізується у печінці шляхом окислення та утворення глюкуронідних кон'югатів. Виводиться у вигляді метаболітів із сечею та жовчю приблизно в рівних пропорціях. Можлива кумуляція бікалутаміду в організмі.Клінічна фармакологіяАнтиандрогенний нестероїдний препарат із протипухлинною активністю.Показання до застосуванняРак передміхурової залози – у складі комбінованої терапії з аналогом ГнРГ або з хірургічною кастрацією.Протипоказання до застосуванняОдночасний прийом із терфенадином, астемізолом, цизапридом; дитячий вік; підвищена чутливість до бікалутаміду. Не призначають пацієнтам жіночої статі.Вагітність та лактаціяНе призначають пацієнтам жіночої статі. Застосування у дітей Препарат не призначають дітям.Побічна діяЗ боку ендокринної системи: припливи, болючість молочних залоз та гінекомастія, зниження лібідо. З боку травної системи: біль у животі, діарея, нудота, блювання, підвищення рівня трансаміназ, жовтяниця, холестаз. З боку центральної нервової системи: можливі астенія, депресія. Дерматологічні реакції: алопеція, відновлення росту волосся, свербіж, сухість шкіри. Інші: гематурія.Взаємодія з лікарськими засобамиПри застосуванні бікалутаміду протягом 28 днів на фоні прийому мідазоламу АUC мідазоламу збільшувалася на 80%. При одночасному застосуванні бікалутаміду з циклоспорином або блокаторами кальцієвих каналів можливе потенціювання або розвиток небажаних реакцій. Теоретично можливе підвищення концентрації бікалутаміду в плазмі при його одночасному застосуванні з інгібіторами мікросомальних ферментів печінки, що може супроводжуватися збільшенням частоти виникнення небажаних реакцій. Дослідження in vitro показали, що бікалутамід може витісняти антикоагулянт кумаринового ряду варфарину з ділянок зв'язування з білками плазми.Спосіб застосування та дозиІндивідуальний, залежно від показань та схеми лікування.Запобіжні заходи та особливі вказівкиЗ обережністю застосовувати у пацієнтів з помірно вираженими та тяжкими порушеннями функції печінки, т.к. можлива кумуляція бікалутаміду в організмі. У період лікування потрібний регулярний контроль функції печінки. У разі розвитку тяжких змін необхідно припинити прийом бікалутаміду.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептом
2 510,00 грн
2 467,00 грн
Склад, форма випуску та упаковкаЛіофілізат - 1 фл. Активний компонент: Триптореліну ацетат, 4,375 мг (у перерахунку на трипторелін 3,75 мг); Допоміжні компоненти: Сополімер DL-молочної та гліколевої кислот – близько 160** мг; манітол - 85 мг; кармелозу натрію - 30 мг; полісорбат-80 – 2 мг. Розчинник - 1 амп. Маннітол 16,00 мг; вода для ін'єкцій до 2000мг. * З урахуванням особливостей лікарської форми, препарат закладено надлишок діючої речовини для забезпечення введення ефективної дози. ** Кількість залежить від рівня капсулювання. По 3,75 мг триптореліну у флакон із злегка затемненого скла типу I (Євр.Ф.), закупорений гумовою пробкою під алюмінієвою обкаткою та закритий захисною пластмасовою кришкою. По 2 мл розчинника в ампулу із безбарвного гідролітичного скла типу I (Євр.Ф.). Один порожній стерильний одноразовий поліпропіленовий шприц місткістю 3 мл, одна одноразова голка розміром 0,90 х 38 мм з жовтим наконечником без захисного пристрою, одна одноразова голка для внутрішньом'язової ін'єкції розміром 0,90 х 38 мм з жовтим наконечником. ПВХ та ламінованого паперу. Один флакон з препаратом, одну ампулу з розчинником, одну блістерну упаковку зі шприцом і двома голками поміщають у картонну пачку разом з інструкцією із застосування.Опис лікарської формиЛіофілізат: Ліофілізований порошок білого або білого з жовтуватим відтінком кольору, що диспергується в розчиннику, що додається, утворенням суспензії білого або білого з жовтуватим відтінком кольору. Розчинник: Прозорий, безбарвний розчин.Фармакотерапевтична групаАнтигонадотропний.ФармакокінетикаДиферелін® 0,1 мг Після п/к ін'єкції здоровим дорослим добровольцям у дозі 0,1 мг трипторелін швидко всмоктується (час досягнення Cmax - (0,63±0,26) год з піком концентрації в плазмі, що становить (1,85±0,23) нг /мл). T1/2 становить (7,6±1,6) год, через 3-4 години закінчується фаза розподілу. Загальний плазмовий кліренс - (161±28) мл/хв. Об'єм розподілу - (1562±158) мл/кг. Диферелін® 3,75 мг Після внутрішньом'язового введення пролонгованої форми препарату настає початкова стадія швидкого вивільнення лікарської речовини з наступною фазою постійного вивільнення триптореліну. Cmax становить (0,32±0,12) нг/мл. Середня кількість триптореліну, що постійно вивільняється, становить (46,6±7,1) мкг/день. Біодоступність препарату становить близько 53% за 1 місяць. Диферелін® 11,25 мг При внутрішньом'язовому введенні Дифереліну в дозі 11,25 мг Cmax триптореліну в плазмі крові (у чоловіків та жінок) визначається приблизно через 3 години після ін'єкції. Після фази зниження концентрації, що триває протягом першого місяця, до 90-го дня концентрація циркулюючого триптореліну залишається постійною (приблизно 0,04–0,05 нг/мл – при лікуванні ендометріозу та близько 0,1 нг/мл – при лікуванні раку простати ).ФармакодинамікаТрипторелін є синтетичним декапептидом, аналогом природного гонадотропін-рилізинг гормону, що вивільняє гонадотропін. Диферелін® 0,1 мг Дослідження на тваринах та клінічні дослідження показали, що після початкового періоду стимуляції тривале застосування Дифереліну® 0,1 мг пригнічує секрецію гонадотропінів з подальшим пригніченням функції яєчників. Постійне застосування Дифереліну 0,1 мг пригнічує секрецію гонадотропінів (ФСГ та ЛГ). Пригнічення проміжних ендогенних піків ЛГ дозволяє підвищити якість фолікулогенезу, збільшуючи кількість фолікулів, що дозрівають, і, як наслідок, підвищити ймовірність вагітності за цикл. Диферелін® 3,75 мг Після короткого початкового періоду стимуляції гонадотропної функції гіпофізу трипторелін пригнічує секрецію гонадотропінів та, відповідно, функцію яєчок та яєчників. Постійне застосування препарату пригнічує секрецію естрогенів яєчниками до стану менопаузи, а також знижує секрецію тестостерону, концентрація якого може досягати показників, що спостерігаються після хірургічної кастрації. іферелін® 11,25 мг У початковому періоді застосування Диферелін® 11,25 мг тимчасово підвищує концентрацію ЛГ та ФСГ у крові, відповідно підвищується концентрація тестостерону у чоловіків та естрадіолу у жінок. Тривале лікування знижує концентрацію ЛГ та ФСГ, що призводить до зменшення показників тестостерону (до рівнів, що відповідають станом після тестикулектомії) та естрадіолу (до рівнів, відповідних стану постоваріоектомії) приблизно до 20-го дня після першої ін'єкції. запровадження препарату. Тривале лікування триптореліном пригнічує секрецію естрадіолу у жінок і таким чином перешкоджає розвитку ендометріоїдних ектопій.Показання до застосуванняДиферелін® 0,1 мг Жіноча безплідність. Проведення стимуляції яєчників спільно з гонадотропінами (людським менопаузним, людським хоріонічним), ФСГ у програмах екстракорпорального запліднення та перенесення ембріона, а також інших допоміжних репродуктивних технологій. Диферелін® 3,75 мг рак передміхурової залози; передчасне статеве дозрівання; генітальний та екстрагенітальний ендометріоз; фіброміома матки (перед оперативним втручанням); жіноча безплідність (у програмі екстракорпорального запліднення). Диферелін® 11,25 мг рак передміхурової залози з метастазами; генітальний та екстрагенітальний ендометріоз (I–IV стадій).Протипоказання до застосуванняЗагальне для всіх дозувань: гіперчутливість; вагітність; годування грудьми. Диферелін® 11,25 мг (додатково): гормононезалежний рак передміхурової залози; стан після попередньої хірургічної тестикулектомії. Диферелін® 3,75; 11,25 мг (додатково): З обережністю – при остеопорозі. Диферелін® 11,25 мг (додатково): З обережністю – у жінок із синдромом полікістозних яєчників.Вагітність та лактаціяВ даний час аналоги гонадотропін-рилізинг гормону використовуються в комбінації з гонадотропінами для стимуляції овуляції та вагітності. Вагітність є протипоказанням для застосування препарату. Однак практика показала, що після овуляції, стимульованої в попередньому циклі, деякі жінки вагітніли без стимуляції і продовжували подальший курс стимуляції овуляції. Сумарні дані: досліди на тваринах показали, що препарат не має тератогенного ефекту. Отже, очікується розвитку вроджених аномалій в людини під час використання даного препарату, т.к. 2 якісно виконані дослідження на тваринах не виявили його тератогенного ефекту. Результати проведених клінічних досліджень за участю невеликої кількості вагітних жінок з використанням аналогу гонадотропін-рилізингу гормону показали відсутність вад розвитку плода або фетотоксичності. Тим не менш, необхідно подальше вивчення наслідків впливу препарату на вагітність. Оскільки відсутні дані про проникнення препарату в грудне молоко і його можливі ефекти на дитину, що годується груддю, не слід проводити лікування в період годування груддю.Побічна діяСпільне для всіх дозувань На початку лікування. При лікуванні безпліддя поєднання із гонадотропінами може призвести до гіперстимуляції яєчників. У цьому випадку відзначається збільшення розмірів яєчників, біль у животі. Під час лікування. Найчастіше зустрічаються такі побічні явища, як: раптові припливи, сухість піхви, зниження лібідо та диспареунія, пов'язані з гіпофізарно-яєчниковою блокадою. Тривале застосування аналогів гонадотропін-рилізинг гормону може призвести до демінералізації кісток, ризику розвитку остеопорозу (зазначена побічна дія не спостерігалась при короткочасному застосуванні Дифереліну® 0,1 мг). Алергічні реакції: кропив'янка, висипання, свербіж, рідко — набряк Квінке. У поодиноких випадках – нудота, блювання, збільшення маси тіла, підвищення артеріального тиску, емоційна лабільність, порушення зору, біль у місці введення ін'єкції. Вкрай рідко – головний біль, суглобові та м'язові болі. Диферелін® 3,75 мг додатково У чоловіків – зниження потенції. На початку лікування хворі на рак передміхурової залози можуть відчувати тимчасове посилення болю в кістках, уражених метастазами (лікування симптоматичне). В окремих випадках відзначаються непрохідність сечоводів та симптоми, пов'язані з компресією метастазами спинного мозку (проходять через 1-2 тижні). Також у цей період може спостерігатись тимчасове підвищення активності кислої фосфатази у плазмі крові. При лікуванні передчасного статевого дозрівання у дівчат можуть спостерігатися кров'яні виділення з піхви. Тривале застосування препарату може спричинити гіпогонадотропну аменорею. Після припинення лікування функція яєчників відновлюється і овуляція відбувається в середньому на 58 день після останньої ін'єкції препарату. Перша менструація настає на 70-й день після останньої ін'єкції Дифереліну. Це необхідно враховувати у плануванні контрацепції. Диферелін 11,25 мг додатково У чоловіків На початку лікування. Дизуричні порушення (утруднення сечовипускання, неповне випорожнення сечового міхура, болючість), болі в кістках, пов'язані з метастазами та компресією метастазами спинного мозку, які можуть посилюватись через тимчасове збільшення вмісту тестостерону в плазмі крові на початку лікування. Ці симптоми проходять через 1-2 тижні. Також у цей період може спостерігатись тимчасове підвищення активності печінкових ферментів у плазмі крові. Під час лікування: припливи крові до обличчя, зниження лібідо, гінекомастія, імпотенція, що пов'язано із зменшенням вмісту тестостерону у плазмі крові. У жінок На початку лікування. Симптоми, пов'язані з ендометріозом (тазові болі, дисменорея), які можуть посилюватися у зв'язку з початковим тимчасовим збільшенням концентрації естрадіолу в плазмі крові та зникають через 1–2 тижні. Через місяць після першої ін'єкції може виникнути метрорагія. У чоловіків та жінок: Порушення настрою, дратівливість, депресія, втома, порушення сну, збільшення маси тіла, профузний піт, парестезії, погіршення зору, гарячковий стан.Взаємодія з лікарськими засобамиЧи не описані.Спосіб застосування та дозиДиферелін 0,1 мг. П/к. Короткий протокол. Починаючи з 2-го дня циклу (одночасно починаючи стимуляцію яєчників), закінчують лікування за 1 день до запланованого введення людського хоріонічного гонадотропіну. Курс лікування становить 10-12 днів. Довгий протокол. Щоденні підшкірні ін'єкції Дифереліну 0,1 мг починають з 2-го дня циклу. При десенсибілізації гіпофізу (Е2 Правила приготування розчину. Безпосередньо перед ін'єкцією перенести розчинник у флакон із ліофілізатом. Збовтати до повного розчинення. Використані голки мають бути поміщені у виділений для гострих предметів контейнер. Диферелін ® 3,75 мг. В/м. Рак передміхурової залози. Диферелін® вводиться у дозі 3,75 мг кожні 4 тижні, тривало. Передчасне статеве дозрівання. Дітям з масою тіла понад 20 кг – 3,75 мг кожні 28 днів; дітям з масою тіла менше 20 кг – 1,875 мг кожні 28 днів. Ендометріоз. Препарат повинен бути введений у перші 5 днів менструального циклу – у дозі 3,75 мг кожні 4 тижні. Тривалість терапії – не більше 6 міс. Жіноча безплідність. Диферелін повинен бути введений на другий день циклу в дозі 3,75 мг. Зв'язок із гонадотропінами повинен контролюватись після десенсибілізації гіпофізу (концентрація естрогенів у плазмі крові менше 50 пкг/мл зазвичай визначається через 15 днів після ін'єкції Дифереліну®). Фіброміома матки. Препарат має бути введений у перші 5 днів менструального циклу. Введення Дифереліну повинно проводитися кожні 4 тижні в дозі 3,75 мг. Тривалість курсу лікування – 3 місяці (для пацієнток, які готуються до операції). Диферелін ® 11,25 мг. В/м Рак передміхурової залози. Диферелін® вводиться у дозі 11,25 мг кожні 3 місяці. Ендометріоз. Диферелін® вводиться у дозі 11,25 мг кожні 3 місяці. Лікування необхідно розпочинати у перші п'ять днів менструального циклу. Тривалість лікування залежить від ступеня тяжкості ендометріозу та спостерігається клінічної картини (функціональних та анатомічних змін) на фоні терапії. Як правило, лікування проводиться протягом 3-6 місяців. Не рекомендується проводити повторний курс лікування триптореліном або гонадотропін-рилізинг гормоном. Диферелін ® 3,75 мг. В/м. Правила приготування суспензії Розчинення ліофілізату в розчиннику, що додається, повинно проводитися безпосередньо перед введенням. Перемішувати вміст флакона слід обережно до отримання однорідної суспензії. Про випадки здійснення неповної ін'єкції, що призводять до втрати більшої кількості суспензії, ніж зазвичай залишається в шприці для ін'єкції, необхідно повідомити лікаря. Введення має здійснюватися у суворій відповідності до інструкції. Обробити місце ін'єкції серветкою зі спиртом. Зняти ковпачок із голки з рожевою насадкою та приєднати її до шприца. Набрати в шприц весь розчинник із ампули. Видалити пластикову кришку із флакону з ліофілізатом. Ввести голку крізь пробку з хлорбутилкаучуку та перенести розчинник у флакон. Потягнути голку так, щоб вона залишалася у флаконі, але не торкалася суспензії. Обережно збовтати вміст до отримання однорідної суспензії, не перевертаючи флакон. Не перевертаючи флакон, набрати у шприц усю суспензію. Зняти рожеву голку із шприца. Приєднати до шприца зелену голку (щільно прикрутити), беручись лише за кольоровий наконечник. Видалити повітря із шприца. Негайно зробити ін'єкцію. Ін'єкцію вводити лише внутрішньом'язово. Відразу після ін'єкції закрити голку за допомогою захисного пристрою одним із наступних способів: натиснути на захисний пристрій до кінчика голки. Закрити голку та зафіксувати пристрій; перевернути шприц. Використовуючи рівну поверхню, натиснути на пристрій та закрити голку. Голка закрита, якщо кінчик голки покритий пристроєм. Перевірити, чи надійно закрито пристрій. Для від'єднання голки використовувати кольорову насадку. Утилізувати голки у контейнерах, призначених для гострих предметів. Диферелін ® 11,25 мг. В/м Правила приготування суспензії Розчинення ліофілізату в розчиннику, що додається, повинно проводитися безпосередньо перед введенням. Перемішувати вміст флакона слід обережно до отримання однорідної суспензії. Про випадки здійснення неповної ін'єкції, що призводять до втрати більшої кількості суспензії, ніж зазвичай залишається в шприці для ін'єкції, необхідно повідомити лікаря. Введення має здійснюватися у суворій відповідності до інструкції. Обробити місце ін'єкції серветкою зі спиртом. Зняти ковпачок із голки з рожевим наконечником та приєднати її до шприца. Набрати в шприц весь розчинник із ампули. Видалити пластикову кришку із флакону з ліофілізатом. Ввести голку крізь пробку з хлорбутилкаучуку та перенести розчинник у флакон. Потягнути голку так, щоб вона залишалася у флаконі, але не торкалася суспензії. Не перевертаючи флакон, акуратно збовтати вміст до отримання однорідної суспензії. Не перевертаючи флакон, набирати у шприц усю суспензію. Зняти голку з рожевим наконечником із шприца. Приєднати до шприца голку із зеленим наконечником (або голку із зеленим наконечником та захисним пристроєм), щільно прикрутити, беручись лише за кольоровий наконечник. Видалити повітря із шприца. Негайно зробити ін'єкцію. Якщо використовується голка із зеленим наконечником та захисним пристроєм, то: Відразу після ін'єкції закрити голку за допомогою захисного пристрою одним із наступних способів: Натиснути на захисний пристрій до кінчика голки. Закрити голку та зафіксувати пристрій. Перевернути шприц, використовуючи рівну поверхню, натиснути на пристрій та закрити голку. Голка закрита, якщо кінчик голки покритий пристроєм. Перевірити, чи надійно закрито пристрій. Для від'єднання голки використовувати кольоровий наконечник. Утилізувати голки у контейнерах, призначених для гострих предметів.ПередозуванняВипадки передозування невідомі.Запобіжні заходи та особливі вказівкиДиферелін® 0,1 мг Попередження. Реакція яєчників у відповідь на введення Дифереліну 0,1 мг у поєднанні з гонадотропінами може помітно збільшитися у схильних до цього пацієнтів і, зокрема, у випадках полікістозних захворювань яєчників. Відповідна реакція яєчників на введення препарату в поєднанні з гонадотропінами може відрізнятися у пацієнток, також вона може бути різною у тих самих пацієнток при різних циклах. Запобіжні заходи. Стимуляція овуляції повинна проводитися під наглядом лікаря та з проведенням регулярних біологічних та клінічних методів аналізу: збільшення вмісту естрогенів у плазмі та проведення ультразвукової ехокардіографії. Якщо реакція у відповідь яєчників надмірна, то рекомендується перервати цикл стимуляції і припинити ін'єкції гонадотропіну. Диферелін® 3,75 мг На початку лікування може спостерігатися посилення клінічних симптомів, у зв'язку з чим слід з обережністю призначати Диферелін® хворим на рак передміхурової залози, схильні до ризику розвитку непрохідності сечоводів або здавлення спинного мозку. Необхідне ретельне спостереження даних пацієнтів протягом першого місяця терапії. До початку терапії Дифереліном необхідно підтвердити відсутність вагітності. З обережністю застосовувати у пацієнток із синдромом полікістозних яєчників під час проведення схем стимуляції овуляції. Це з тим, що з невеликої кількості пацієнтів може зростати кількість індукованих фолікулів. Необхідно ретельно моніторувати рівень стимуляції циклу при екстракорпоральному заплідненні, щоб виявити пацієнток із ризиком розвитку синдрому гіперстимуляції яєчників, оскільки вираженість та частота проявів синдрому може залежати від режиму дозування гонадотропіну. За необхідності введення хоріонічного гонадотропіну людини слід припинити. Диферелін® 11,25 мг Лікування ендометріозу. Перед початком лікування необхідно виключити вагітність. Протягом першого місяця лікування слід використовувати негормональні контрацептивні засоби. Внутрішньом'язова ін'єкція препарату призводить до стійкої гіпогонадотропної аменореї. Лікування не слід рекомендувати на період понад 6 місяців. Не рекомендується проводити повторний курс терапії триптореліном або іншим аналогом гонадотропін-рилізинг гормону. Виникнення метрорагії в ході лікування, крім першого місяця, не є нормою, у зв'язку з чим необхідно визначати концентрацію естрадіолу плазми. При зниженні концентрації естрадіолу до рівня менше 50 пг/мл можлива наявність інших органічних уражень. Функція яєчників відновлюється після завершення терапії. Перша менструація настає в середньому через 134 дні після останньої ін'єкції. З цієї причини розпочати використання контрацепції слід через 15 днів після відміни лікування, тобто. через 3,5 місяців після останньої ін'єкції. При лікуванні раку передміхурової залози. Найбільш виражений сприятливий ефект відзначається у пацієнтів за відсутності іншої раніше проведеної гормональної терапії. На початку лікування може спостерігатися поява та посилення клінічних симптомів (зокрема болів у кістках, дизуричних порушень), які мають тимчасовий характер. Це передбачає ретельне спостереження даних пацієнтів протягом перших кількох тижнів терапії (рівень тестостерону в плазмі не повинен перевищувати 1 нг/мл). Лікування Дифереліном® необхідно проводити у суворій відповідності до інструкції із застосування. Будь-яка зміна об'єму суспензії, що вводиться в/м, повинна бути запротоколована.Умови відпустки з аптекЗа рецептомВідео на цю тему
530,00 грн
487,00 грн
Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему.
413,00 грн
Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему.
974,00 грн
141,00 грн
Склад, форма випуску та упаковкаТаблетки, вкриті плівковою оболонкою – 1 таб. Діюча речовина: бікалутамід 150 мг; допоміжні речовини: лактози моногідрат 88.5 мг, целюлоза мікрокристалічна 30.9 мг, карбоксиметилкрохмаль натрію 12 мг, повідон К17 12 мг, магнію стеарат 2.1 мг, вода 4.5 мг; плівкова оболонка: гіпромелоза 4.95 мг, макрогол-4000 1.35 мг, титану діоксид 2.7 мг. 30 пігулок в упаковці.Фармакотерапевтична групаАнтиандрогенний нестероїдний засіб. Зв'язуючись з рецепторами, що мають спорідненість з андрогенами, пригнічує активність андрогенів, у результаті спостерігається регресія пухлини передміхурової залози. Не має інших видів ендокринної активності.ФармакокінетикаПісля прийому внутрішньо добре всмоктується із ШКТ. Їда не впливає на біодоступність. Зв'язування із білками плазми становить 96%. Інтенсивно метаболізується у печінці шляхом окислення та утворення глюкуронідних кон'югатів. Виводиться у вигляді метаболітів із сечею та жовчю приблизно в рівних пропорціях. Можлива кумуляція бікалутаміду в організмі.Показання до застосуванняРак передміхурової залози – у складі комбінованої терапії з аналогом ГнРГ або з хірургічною кастрацією.Протипоказання до застосуванняОдночасний прийом із терфенадином, астемізолом, цизапридом; дитячий вік; підвищена чутливість до бікалутаміду. Не призначають пацієнтам жіночої статі. З обережністю застосовувати у пацієнтів з помірно вираженими та тяжкими порушеннями функції печінки, т.к. можлива кумуляція бікалутаміду в організмі.Вагітність та лактаціяПрепарат не призначають дітям. Не призначають пацієнтам жіночої статі.Побічна діяЗ боку ендокринної системи: припливи, болючість молочних залоз та гінекомастія, зниження лібідо. З боку травної системи: біль у животі, діарея, нудота, блювання, підвищення рівня трансаміназ, жовтяниця, холестаз. З боку центральної нервової системи: можливі астенія, депресія. Дерматологічні реакції: алопеція, відновлення росту волосся, свербіж, сухість шкіри. Інші: гематурія.Взаємодія з лікарськими засобамиПри застосуванні бікалутаміду протягом 28 днів на фоні прийому мідазоламу АUC мідазоламу збільшувалася на 80%. При одночасному застосуванні бікалутаміду з циклоспорином або блокаторами кальцієвих каналів можливе потенціювання або розвиток небажаних реакцій. Теоретично можливе підвищення концентрації бікалутаміду в плазмі при його одночасному застосуванні з інгібіторами мікросомальних ферментів печінки, що може супроводжуватися збільшенням частоти виникнення небажаних реакцій. Дослідження in vitro показали, що бікалутамід може витісняти антикоагулянт кумаринового ряду варфарину з ділянок зв'язування з білками плазми.Спосіб застосування та дозиІндивідуальний, залежно від показань та схеми лікування.Запобіжні заходи та особливі вказівкиУ період лікування потрібний регулярний контроль функції печінки. У разі розвитку тяжких змін необхідно припинити прийом бікалутаміду.Умови відпустки з аптекЗа рецептомВідео на цю тему
5 614,00 грн
519,00 грн
Фасовка: N1 Упаковка: фл. Производитель: Сандоз Завод-производитель: Эбеве Фарма Гес. м.
1 007,00 грн
596,00 грн
Дозування: 10 мг/мл Фасування: N1 Упакування: фл. Виробник: Сандоз Завод-виробник: Ебеве Фарма Гес. м.
3 953,00 грн
330,00 грн
Фасування: N1 Упакування: фл. Виробник: Сандоз Завод-виробник: Ебеве Фарма Гес. м.
596,00 грн
141,00 грн
Склад, форма випуску та упаковкаТаблетки, покриті плівковою оболонкою - 1 таб. Діюча речовина: бікалутамід 50 мг. 28 таблеток у полімерній банці.Фармакотерапевтична групаАнтиандрогенний нестероїдний засіб. Зв'язуючись з рецепторами, що мають спорідненість з андрогенами, пригнічує активність андрогенів, у результаті спостерігається регресія пухлини передміхурової залози. Не має інших видів ендокринної активності.ФармакокінетикаПісля прийому внутрішньо добре всмоктується із ШКТ. Їда не впливає на біодоступність. Зв'язування із білками плазми становить 96%. Інтенсивно метаболізується у печінці шляхом окислення та утворення глюкуронідних кон'югатів. Виводиться у вигляді метаболітів із сечею та жовчю приблизно в рівних пропорціях. Можлива кумуляція бікалутаміду в організмі.Показання до застосуванняРак передміхурової залози – у складі комбінованої терапії з аналогом ГнРГ або з хірургічною кастрацією.Протипоказання до застосуванняОдночасний прийом із терфенадином, астемізолом, цизапридом; дитячий вік; підвищена чутливість до бікалутаміду. Не призначають пацієнтам жіночої статі. З обережністю застосовувати у пацієнтів з помірно вираженими та тяжкими порушеннями функції печінки, т.к. можлива кумуляція бікалутаміду в організмі.Вагітність та лактаціяПрепарат не призначають дітям. Не призначають пацієнтам жіночої статі.Побічна діяЗ боку ендокринної системи: припливи, болючість молочних залоз та гінекомастія, зниження лібідо. З боку травної системи: біль у животі, діарея, нудота, блювання, підвищення рівня трансаміназ, жовтяниця, холестаз. З боку центральної нервової системи: можливі астенія, депресія. Дерматологічні реакції: алопеція, відновлення росту волосся, свербіж, сухість шкіри. Інші: гематурія.Взаємодія з лікарськими засобамиПри застосуванні бікалутаміду протягом 28 днів на фоні прийому мідазоламу АUC мідазоламу збільшувалася на 80%. При одночасному застосуванні бікалутаміду з циклоспорином або блокаторами кальцієвих каналів можливе потенціювання або розвиток небажаних реакцій. Теоретично можливе підвищення концентрації бікалутаміду в плазмі при його одночасному застосуванні з інгібіторами мікросомальних ферментів печінки, що може супроводжуватися збільшенням частоти виникнення небажаних реакцій. Дослідження in vitro показали, що бікалутамід може витісняти антикоагулянт кумаринового ряду варфарину з ділянок зв'язування з білками плазми.Спосіб застосування та дозиІндивідуальний, залежно від показань та схеми лікування.Запобіжні заходи та особливі вказівкиУ період лікування потрібний регулярний контроль функції печінки. У разі розвитку тяжких змін необхідно припинити прийом бікалутаміду.Умови відпустки з аптекЗа рецептомВідео на цю тему
19 333,00 грн
273,00 грн
Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему.
584,00 грн
361,00 грн
Склад, форма випуску та упаковкаКонцентрат - 1 мл: активна речовина: оксаліплатин 5 мг; Допоміжна речовина: вода для ін'єкцій до 1,0 мл. По 10 мл препарату у флакон із прозорого скла, закупорений гумовою пробкою з алюмінієвою обкаткою та кришечкою типу flip-off® зеленого кольору. По 20 мл препарату у флакон із прозорого скла, закупорений гумовою пробкою з алюмінієвою обкаткою та кришечкою типу flip-off® синього кольору. По 40 мл препарату у флакон із прозорого скла, закупорений гумовою пробкою з алюмінієвою обкаткою та кришечкою типу flip-off® оранжевого кольору. По 1 флакону в пластикову контурну коміркову упаковку з покриттям. По 1 контурній комірковій упаковці з покриттям разом з інструкцією із застосування в картонну пачку.Опис лікарської формиПрозорий безбарвний розчин.Фармакотерапевтична групаПротипухлинний засіб, що алкілює з'єднання.ФармакокінетикаIn vivo оксаліплатин піддається активній біотрансформації і не виявляється в плазмі крові вже до кінця його 2-х годинного введення в дозі 85 мг/м2, при цьому 15% введеної платини знаходиться в крові, а решта 85% швидко розподіляється по тканинах або виводиться нирками. Платина зв'язується з альбуміном плазми і виводиться нирками протягом перших 48 годин. До п'ятого дня близько 54% усієї дози виявляється в сечі і менше 3% - у калі. Виведення оксаліплатину у пацієнтів з порушеннями функції нирок різного ступеня тяжкості Виведення оксаліплатину достовірно корелює з кліренсом креатиніну (КК). Загальний плазмовий кліренс ультрафільтруючої платини зменшується при КК 50-80 мл/хв на 34 %, при КК 30-49 мл/хв - на 57 %, а при КК менше 30 мл/хв на 79 % порівняно з таким при КК понад 80 мл/хв. При зниженні функції нирок також знижуються нирковий кліренс ультрафільтруючої платини та виведення платини нирками.ФармакодинамікаОксаліплатин є протипухлинним препаратом, що відноситься до нового класу похідних платини, в якому атом платини утворює комплекс з оксалатом та 1,2-діаміноциклогексаном. Оксаліплатин виявляє широкий спектр цитотоксичної дії. Він також виявляє активність in vitro та in vivo на різних моделях пухлин, стійких до цисплатину. У комбінації з фторурацилом спостерігається синергідна цитотоксична дія. Вивчення механізму дії оксаліплатину підтверджує гіпотезу про те, що біотрансформовані водні похідні оксаліплатину, взаємодіючи з ДНК шляхом утворення між- та внутрішньотяжових містків, пригнічують синтез ДНК, що веде до цитотоксичності та протипухлинного ефекту. Метастатичний колоректальний рак (комбінація оксаліплатину з фторурацилом/калію фолінатом і бевацизумабом) Ефективність оксаліплатину в комбінації з фторурацилом/кальцію фолінатом (FOLFOX) та бевацизумабом при метастатичному колоректальному раку була оцінена у двох клінічних дослідженнях, як хіміотерапія першої лінії (дослідження TREE) та хіміотерапія другої лінії (дослідження ECOG).Показання до застосуванняАд'ювантна терапія раку ободової кишки III стадії (стадія С за класифікацією Дьюка) після радикальної резекції первинної пухлини (у комбінації з фторурацилом/кальцію фолінатом). Дисемінований колоректальний рак (у комбінації з фторурацилом/кальцію фолінатом). Метастатичний колоректальний рак (як терапія першої лінії в комбінації з фторурацилом/кальцію фолінатом та бевацизумабом). Рак яєчників (як терапія другої лінії).Протипоказання до застосуванняПідвищена чутливість до оксаліплатину та інших компонентів препарату, а також до інших похідних платини. Мієлосупресія (число нейтрофілів Периферична сенсорна нейропатія з функціональними порушеннями на початок першого курсу лікування. Вагітність. Період грудного вигодовування. Дитячий вік віком до 18 років. З обережністю: Тяжкі порушення функції нирок (кліренс креатиніну У пацієнтів, в анамнезі яких відзначалося подовження інтервалу QT, або у пацієнтів з факторами, що спричиняють подовження інтервалу QT (наприклад, при одночасному застосуванні з препаратами, що подовжують інтервал QT; при електролітних порушеннях, таких як гіпокаліємія, гіпокальціємія або гіпомагніємія). При одночасному застосуванні з препаратами, які можуть спричинити розвиток рабдоміолізу.Вагітність та лактаціяВагітність В даний час відсутня інформація щодо безпеки застосування оксаліплатину у вагітних жінок. На підставі результатів доклінічних досліджень, передбачається, що препарат Елоксатин® при його застосуванні в терапевтичних дозах у людини призводитиме до загибелі плода та/або чинить тератогенну дію, і тому при вагітності застосування препарату Елоксатин® протипоказане. Ефективні методи контрацепції повинні застосовуватися під час лікування та продовжуватись після закінчення лікування протягом 4 місяців для жінок та 6 місяців для чоловіків. Період грудного вигодовування Виділення оксаліплатину в грудне молоко не вивчалося. Під час лікування препаратом Елоксатин слід припинити грудне вигодовування.Побічна діяЧастота розвитку побічних ефектів, перерахованих нижче, визначалася відповідно до наступної градації: дуже часто (≥ 1/10); часто (> 1/100, Комбінована терапія оксаліплатином та фторурацилом/кальцію фолінатом Лабораторні та інструментальні дані: Дуже часто - підвищення активності "печінкових" трансаміназ, лужної фосфатази, гіпербілірубінемія, підвищення активності лактатдегідрогенази, підвищення маси тіла; Часто – гіперкреатинінемія, зниження маси тіла. Інфекційні та паразитарні захворювання: Дуже часто – Інфекції; Часто – інфекції верхніх дихальних шляхів, нейтропенічний сепсис (включаючи летальні наслідки); Нечасто – Сепсис (включаючи летальні наслідки). Порушення з боку крові та лімфатичної системи: Дуже часто – анемія, нейтропенія, тромбоцитопенія, лейкопенія, лімфопенія; Частота виникнення цих побічних ефектів збільшується при лікуванні препаратом Елоксатин® (85 мг/м2 кожні 2 тижні) у комбінації з фторурацилом +/- кальцію фолінат у порівнянні з монотерапією препаратом Елоксатин® у дозі 130 мг/м2 кожні 3 тижні, наприклад, частота анемії (80% порівняно з 60%), частота нейтропенії (70% порівняно з 15%), частота тромбоцитопенії (80% порівняно з 40%); Тяжка анемія (гемоглобін Порушення з боку шлунково-кишкового тракту: Дуже часто – Нудота, блювання, діарея, запор; З важкими діареєю та/або блюванням може бути пов'язаний розвиток дегідратації, гіпокаліємії, метаболічного ацидозу, паралітичної кишкової непрохідності, обструкції тонкого кишечника, порушень функції нирок, особливо при застосуванні комбінації препарату Елоксатин та фторурацилу; Стоматит або мукозит (запалення слизових оболонок); Болі в животі; Часто – диспепсія; Гастроезофагеальна рефлюксна хвороба; Шлунково-кишкова кровотеча; Кровотеча із прямої кишки; Рідко Коліт, включаючи псевдомембранозний коліт, що викликається Clostridium difficile; панкреатит. Порушення з боку печінки та жовчовивідних шляхів: Дуже рідко - Синдром печінкової синусоїдальної обструкції, також відомий під назвою вено-оклюзійної хвороби печінки або патологічні прояви, пов'язані з цим захворюванням печінки, включаючи пеліозний гепатит, вузлову регенеративну бути портальна гіпертензія та/або підвищення активності "печінкових" трансаміназ у сироватці крові; Дисгевзія (порушення смакових відчуттів); Головний біль; Часто – запаморочення; Менінгізм; Рідко – Дизартрія; Зникнення глибоких сухожильних рефлексів; Симптом Лермітта; Синдром задньої оборотної лейкоенцефалопатії. Порушення з боку нервової системи: Дуже часто – Гострі нейросенсорні прояви. Ці симптоми зазвичай виникають наприкінці 2-годинної інфузії препарату Елоксатин або протягом декількох годин після введення препарату і самостійно зменшуються протягом кількох наступних годин або днів і часто знову виникають у наступних циклах. Вони можуть виникати або посилюватися при дії низьких температур чи холодних предметів. Зазвичай вони виражаються у появі минущої парестезії, дизестезії та гіпестезії. Гострий синдром гортанно-глоточної дизестезії виникає у 1-2% пацієнтів і характеризується суб'єктивними відчуттями дисфагії або задишки/відчуття задухи без будь-яких об'єктивних дихальних розладів (відсутність ціанозу або гіпоксії), або ж ларингоспазму або бронхоспазму (без стри. Інші симптоми, що іноді зустрічаються, зокрема, порушення функції черепних нервів, як асоціюються з вищепереліченими небажаними явищами, так і зустрічаються ізольовано: птоз; диплопія (двоєння в очах); афонія, дисфонія, захриплість голосу, що іноді описуються як параліч голосових зв'язок; порушення чутливості мови або дизартрію, що іноді описується як афазія; невралгія трійчастого нерва, лицьові болі, біль в очах, зниження гостроти зору, звуження полів зору. Крім цього, спостерігалися такі симптоми: спазм жувальних м'язів, м'язові спазми, мимовільні м'язові скорочення, м'язові посмикування, міоклонус; порушення координації, порушення ходи, атаксія, порушення рівноваги; відчуття здавлення/відчуття тиску/дискомфорт/біль у глотці або грудній клітці. Дизестезія або парестезія кінцівок та периферична сенсорна нейропатія. Лімітуючою токсичністю препарату Елоксатин є неврологічна токсичність. Вона проявляється у вигляді периферичної сенсорної нейропатії, що характеризується периферичною дизестезією та/або парестезією з розвитком або без розвитку судомних м'язових скорочень, які часто провокуються холодом (85%-95% пацієнтів). Тривалість цих симптомів (вираженість яких зазвичай зменшується між циклами лікування) зростає із збільшенням кількості проведених циклів терапії. Виникнення болю або функціональних порушень, а також їх тривалість є показаннями для корекції дозування або навіть відміни лікування. Ці функціональні порушення, включаючи труднощі під час виконання точних рухів, є наслідками сенсорних порушень. Ризик виникнення функціональних порушень для кумулятивної дози становить приблизно 800 мг/м2 (наприклад, 10 циклів) ≤ 15 %. У більшості випадків неврологічні прояви та симптоми зменшуються після припинення лікування. Порушення психіки: Часто – Депресія; Безсоння; Нечасто – Нервозність. Порушення з боку скелетно-м'язової та сполучної тканини: Дуже часто – Болі у спині; Часто – Артралгія; Біль у кістках. У разі появи такої небажаної реакції слід обстежити пацієнта для виключення гемолізу, оскільки були рідкісні повідомлення щодо його розвитку. Порушення з боку дихальної системи, органів грудної клітки та середостіння: Дуже часто – Задишка; Кашель; Часто – Ікота; Легенева емболія; Рідко – гостре інтерстиціальне ураження легень, іноді зі смертельним результатом; легеневий фіброз. Порушення з боку судин: Дуже часто – Носова кровотеча; Часто – "Припливи"; Тромбоз глибоких вен; Тромбоемболія (включаючи легеневу емболію); Підвищення артеріального тиску. Порушення з боку нирок та сечовивідних шляхів: Часто – гематурія; Дизурія; Дуже рідко – гострий канальцевий некроз, гострий інтерстиціальний нефрит, гостра ниркова недостатність. Порушення з боку шкіри та підшкірних тканин: Дуже часто – Поразка шкіри; Часто – Алопеція (менше ніж у 5 % пацієнтів при монотерапії); Еритематозний висип; Долонно-підошовна еритродизестезія; Підвищена пітливість; Зміни нігтів. Порушення з боку органу зору: Рідко - минуще зниження гостроти зору; звуження полів зору, неврит зорового нерва; Минуща втрата зору, оборотна після припинення лікування. Порушення з боку органу слуху та лабіринтні порушення: Нечасто – ототоксичність; Рідко – Глухота. Порушення з боку імунної системи: Дуже часто - Алергічні реакції, такі як висипання на шкірі (зокрема, кропив'янка), кон'юнктивіт, риніт; Часто – анафілактичні реакції, включаючи бронхоспазм, ангіоневротичний набряк, зниження артеріального тиску, відчуття болю у грудній клітині та анафілактичний шок. Загальні розлади та порушення у місці введення: Дуже часто - Підвищена стомлюваність; Лихоманка, озноб (тремтіння) або через розвиток інфекцій (з фебрильною нейтропенією або без неї), або, можливо, внаслідок імунологічних механізмів; Астенія; Реакції у місці введення. Повідомлялося про розвиток реакцій у місці введення, включаючи біль, гіперемію, набряк та тромбоз. Екстравазація (попадання інфузійного розчину з препаратом у навколишні вену тканини) може також призводити до виникнення локальних болів та запалення, які можуть бути різко вираженими та призводити до ускладнень, включаючи некроз, особливо коли препарат Елоксатин® вводиться через периферичну вену. Порушення з боку обміну речовин та харчування: Дуже часто – Анорексія, гіперглікемія, гіпернатріємія; Часто – гіпокальціємія. Постмаркетинговий досвід Інфекційні та паразитарні захворювання: Частота невідома – септичний шок (включаючи летальні наслідки). Порушення з боку крові та лімфатичної системи: Частота невідома – гемолітико-уремічний синдром; Автоімунна панцитопенія; Панцитопенія; Вторинна лейкемія. Порушення з боку нервової системи: Частота невідома – судоми; Цереброваскулярні порушення геморагічного та ішемічного типу. Порушення з боку серця: Частота невідома - Подовження інтервалу QT, яке може призвести до розвитку тяжких шлуночкових аритмій, включаючи шлуночкову тахікардію типу "пірует", можливе з летальним кінцем; Гострий коронарний синдром, включаючи інфаркт міокарда, коронарний артеріоспазм та зупинку серця; Серцеві аритмії, включаючи брадіаритмію, тахікардію та фібриляцію передсердь. Порушення з боку дихальної системи, органів грудної клітки та середостіння: Частота невідома – Ларингоспазм; Пневмонія та бронхопневмонія, включаючи летальні наслідки. Порушення з боку шлунково-кишкового тракту: Частота невідома – ішемія кишечника (включаючи летальні наслідки); Езофагіт; Виразка дванадцятипалої кишки та її потенційні ускладнення, такі як виразкова кровотеча та перфорація виразки (включаючи летальні наслідки). Порушення з боку скелетно-м'язової та сполучної тканини: Частота невідома – Рабдоміоліз (включаючи летальні наслідки). Порушення з боку імунної системи: Частота невідома – відстрочена реакція гіперчутливості. Порушення з боку шкіри та підшкірних тканин: Гіперчутливий васкуліт. Травми, інтоксикації та ускладнення маніпуляції: Падіння та пов'язані з падінням травми. Комбінована терапія оксаліплатину з фторурацилом/кальцію фолінатом (FOLFOX) та бевацизумабом Безпека застосування комбінації оксаліплатину з фторурацилом/кальцію фолінатом (FOLFOX) та бевацизумабом як терапія першої лінії була оцінена у 71 пацієнта з метастатичним колоректальним раком (дослідження TREE). На додаток до небажаних реакцій, очікуваних внаслідок застосування режиму FOLFOX, небажані реакції при комбінації FOLFOX з бевацизумабом включали кровотечі, протеїнурію, погіршення загоєння ран, шлунково-кишкові перфорації, артеріальну гіпертензію. Для більш детальної інформації щодо безпеки застосування бевацизумабу див. інструкцію щодо застосування цього препарату.Взаємодія з лікарськими засобамиІстотної зміни зв'язування оксаліплатину з білками плазми in vitro при одночасному застосуванні з еритроміцином, саліцилатами, гранісетроном, паклітакселом і вальпроатом натрію не спостерігалося. При взаємодії з алюмінієм можливе утворення осаду та зниження активності оксаліплатину. Рекомендується бути обережним при застосуванні оксаліплатину разом з іншими лікарськими засобами, що подовжують інтервал QT (через ризик розвитку тяжких шлуночкових аритмій, включаючи шлуночкову тахікардію типу "пірует"). У разі комбінації з такими лікарськими засобами необхідно ретельно контролювати інтервал QT під час проведення ЕКГ (див. розділ "Особливі вказівки"). Рекомендується бути обережним при застосуванні оксаліплатину разом з іншими лікарськими засобами, які можуть спричинити розвиток рабдоміолізу (через підвищений ризик розвитку рабдоміолізу, див. розділ "Особливі вказівки"). Препарат Елоксатин фармацевтично несумісний з 0,9% розчином натрію хлориду та іншими сольовими (лужними) розчинами або розчинами, що містять хлориди. У пацієнтів, які отримують Елоксатин у дозі 85 мг/м2 безпосередньо перед введенням фторурацилу, не спостерігалося змін у концентраціях фторурацилу в крові.Спосіб застосування та дозиОксаліплатин застосовується лише у дорослих. Режим дозування Ад'ювантна терапія раку ободової кишки: внутрішньовенно по 85 мг/м2 1 раз на 2 тижні у комбінації з фторурацилом та кальцію фолінатом протягом 12 циклів (6 міс). Лікування дисемінованого колоректального раку: внутрішньовенно по 85 мг/м2 1 раз на 2 тижні у комбінації з фторурацилом та кальцію фолінатом (до прогресування захворювання або розвитку явищ неприйнятної токсичності). Метастатичний колоректальний рак: внутрішньовенно по 85 мг/м2 1 раз на 2 педелі у комбінації з фторурацилом/кальцію фолінатом та бевацизумабом (до прогресування захворювання або розвитку явищ неприйнятної токсичності). Режими дозування фторурацилу, кальцію фолінату та бевацизумабу при їх комбінації з оксаліплатином див. в інструкціях із застосування цих препаратів. При застосуванні цієї комбінації інфузія оксаліплатину завжди повинна проводитися після введення бевацизумабу, але передувати введенню фторурацилу. Лікування раку яєчників: внутрішньовенно по 85 мг/м2 1 раз на 2 тижні у монотерапії або у комбінації з іншими хіміотерапевтичними препаратами. Режими дозування фторурацилу, кальцію фолінату при їх комбінації з оксаліплатином див. в інструкціях із застосування цих препаратів. Спосіб застосування Інфузія оксаліплатину завжди повинна передувати введенню фторурацилу. Внутрішньовенна інфузія препарату проводиться через інфузійну систему в периферичні вени або через центральний венозний катетер одночасно з внутрішньовенною інфузією кальцію фолінату в 5% розчині декстрози протягом 2-6 годин за допомогою Y-подібної системи для внутрішньовенного введення, приєднаної безпосередньо перед місцем введення. Ці два препарати не можна змішувати в одній інфузійній ємності. Кальція фолінат не повинен містити у своєму складі трометамол як допоміжну речовину і повинен розводитися тільки 5 % розчином декстрози і ніколи не повинен розлучатися лужними розчинами або розчинами натрію хлориду і розчинами, що містять хлор. Розчин оксаліплатину не слід змішувати в одній і тій же інфузійній ємності з іншими препаратами. У разі екстравазації (попадання інфузійного розчину з препаратом у навколишні вену тканини) введення його має бути негайно припинено та розпочато звичайне місцеве симптоматичне лікування. При застосуванні оксаліплатину не потрібна гіпергідратація. Повторне введення оксаліплатину проводять тільки при кількості нейтрофілів > 1500/мкл та тромбоцитів > 75000/мкл. Рекомендації щодо корекції режиму введення оксаліплатину Доза, що вводиться, повинна коригуватися залежно від переносимості. У разі гематологічних порушень (кількість нейтрофілів При розвитку тяжкого/загрозливого життя діареї, тяжкої нейтропенії (кількість нейтрофілів 38,3 °C або стійким підвищенням температури тіла > 38 °C протягом більш ніж 1 години), тяжкої тромбоцитопенії (кількість тромбоцитів При виникненні неврологічних симптомів (парестезії, дизестезії – проявів периферичної сенсорної нейропатії) рекомендуються наступні зміни режиму дозування, виходячи з їхньої тривалості та виразності: при неврологічних симптомах, що спостерігаються у пацієнта протягом більш ніж 7 днів, або при збереженні до наступного циклу лікування парестезії без функціональних порушень, подальша доза оксаліплатину має бути знижена на 25%; при парестезії з функціональними порушеннями, що зберігається до наступного циклу, введення оксаліплатину має бути припинено; при зменшенні виразності неврологічних симптомів після відміни оксаліплатину можна розглянути питання щодо відновлення лікування. Пацієнти з нирковою недостатністю У пацієнтів з нормальною функцією нирок або з легкими та середнім ступенем порушеннями функції нирок рекомендована доза препарату становить 85 мг/м2. У пацієнтів з тяжкими порушеннями функції нирок потрібне зниження початкової дози оксаліплатину до 65 мг/м2. Пацієнти з порушеннями функції печінки Зміна дози у пацієнтів з легкими та помірними порушеннями функції печінки не потрібна. Даних щодо застосування оксаліплатину у пацієнтів з тяжкими порушеннями функції печінки немає. Пацієнти похилого віку Профіль безпеки оксаліплатину при комбінації з фторурацилом у пацієнтів віком від 65 років аналогічний тому, що спостерігається у пацієнтів до 65 років. Корекція режиму дозування у пацієнтів похилого віку не потрібна. Інструкція з приготування розчину препарату При приготуванні та при введенні препарату Елоксатин не можна використовувати голки та інше обладнання, що містять алюміній. Для розведення препарату слід використовувати лише рекомендовані розчинники. Не розводити 0,9 % розчином натрію хлориду і не змішувати з іншими лужними розчинами або розчинами натрію хлориду і хлоридсодержащими розчинами. Для приготування інфузійного розчину концентрат препарату Елоксатин розводять у 250-500 мл 5% розчину декстрози для отримання концентрації не менше 0,2 мг/мл. Розчин для інфузій рекомендується ввести одразу після приготування. Якщо розчин не був введений відразу ж після приготування, його можна зберігати протягом 24 годин при температурі від +2 до +8 °C, за винятком випадків, коли розведення препарату проводилося в контрольованих асептичних валідованих умовах (у цих випадках зберігання розведеного розчину при температурі від +2 до +8 °C не повинно перевищувати 48 годин). Розчин із ознаками випадання осаду підлягає знищенню. Вводити пацієнту можна лише прозорий розчин. Препарат не можна вводити нерозбавленим.ПередозуванняСимптоми У разі передозування очікується більш вираженого прояву побічних ефектів. Лікування Антидот до оксаліплатину невідомий. Рекомендується ретельне спостереження за пацієнтом, суворий контроль за гематологічними показниками. Лікування симптоматичне.Запобіжні заходи та особливі вказівкиПрепарат Елоксатин® повинен застосовуватися тільки у спеціалізованих онкологічних відділеннях, і його введення має проводитися під наглядом онколога, який має досвід роботи з протипухлинними препаратами. Постійний контроль розвитку можливих токсичних ефектів при лікуванні оксаліплатином є обов'язковим. Регулярно (раз на тиждень), а також перед кожним введенням препарату Елоксатин слід проводити контроль вмісту формених елементів у периферичній крові та показників функції нирок та печінки. У зв'язку з обмеженістю даних щодо безпеки застосування препарату у пацієнтів з тяжким ступенем порушення функції нирок, рекомендовано перед застосуванням препарату ретельно співвіднести ризик та користь. Необхідно суворо контролювати функцію нирок, і початкова доза оксаліплатину у пацієнтів з тяжкими порушеннями нирок повинна становити 65 мг/м2. При застосуванні Елоксатин® алергічні реакції можуть виникати під час будь-якого циклу. У разі розвитку подібних анафілактичних реакцій на препарат Елоксатин®, його інфузія повинна бути негайно припинена і слід одразу розпочати відповідну симптоматичну терапію. У цьому випадку повторне введення препарату Елоксатин протипоказане. Перед кожним введенням і періодично після введення оксаліплатину слід проводити неврологічне обстеження щодо виявлення ознак нейротоксичності (периферичної сенсорної нейропатії), особливо, якщо препарат комбінується з іншими лікарськими препаратами, що мають нейротоксичність. Рекомендації щодо корекції дози та режиму введення оксаліплатину при нейротоксичності, гематологічних та шлунково-кишкових проявах токсичності наведено у розділі "Спосіб застосування та дози". Пацієнтів слід проінформувати про можливість стійкого збереження симптомів периферичної сенсорної нейропатії після закінчення курсу лікування. Локальні помірні парестезії з функціональними порушеннями можуть тривати до 3 років після закінчення лікування за схемою ад'ювантного застосування препарату. Пацієнтам, у яких протягом інфузії або протягом декількох годин після 2-годинної інфузії розвивається гостра гортанно-глоточна дизестезія, наступну інфузію оксаліплатину слід проводити протягом 6 годин. Для запобігання розвитку дизестезії пацієнту рекомендується уникати переохолодження, а також прийому занадто холодної їжі та напоїв під час введення та протягом кількох годин після введення препарату Елоксатин. При появі симптомів, що не піддаються іншому пояснюванню з боку дихальної системи (сухий кашель, задишка, хрипи або виявлення інфільтрації легень при рентгенологічному дослідженні) лікування оксаліплатином слід призупинити до виключення за допомогою додаткових досліджень наявності інтерстиціального ураження легень. Шлунково-кишкова токсичність, яка проявляється нудотою та блювотою, може значно зменшуватись або усуватися при застосуванні протиблювотних засобів. З тяжкими діареєю та/або блюванням може бути пов'язаний розвиток дегідратації, гіпокаліємії, метаболічного ацидозу, паралітичної кишкової непрохідності, обструкції тонкого кишечника і навіть порушень функції нирок, особливо при застосуванні комбінації препарату Елоксатин та фторурацилу. Пацієнти повинні бути детально проінформовані про можливість розвитку діареї/блювоти та нейтропенії після застосування оксаліплатину в комбінації з фторурацилом з рекомендацією при їх появі негайно звернутися до свого лікаря для термінового отримання необхідного лікування з приводу розвитку зазначених симптомів. При застосуванні препарату Елоксатин повідомлялося про випадки розвитку ішемії кишечника, включаючи летальні наслідки. У разі розвитку ішемії кишечника слід припинити застосування оксаліплатину та провести відповідні лікувальні заходи. Якщо оксаліплатин комбінується з фторурацилом (з кальцію фолінатом або без нього), при розвитку токсичності, пов'язаної з фторурацилом, слід застосовувати звичайну в цих випадках корекцію дози фторурацилу (див. інструкцію щодо застосування фторурацилу). Ознаками та симптомами синдрому задньої оборотної лейкоенцефалопатії можуть бути біль голови, порушення розумових здібностей, судоми, порушення зору (від розпливчастості зображення до сліпоти), що поєднуються чи ні з підвищенням артеріального тиску. Діагноз синдрому задньої оборотної лейкоенцефалопатії підтверджується за допомогою магнітно-резонансної або комп'ютерної томографії головного мозку. При лікуванні препаратом Елоксатин повідомлялося про розвиток таких побічних ефектів як сепсис, нейтропенічний сепсис або септичний шок (включаючи летальні наслідки). Застосування препарату слід припинити у разі розвитку будь-якого з перерахованих станів. При застосуванні препарату Елоксатин повідомлялося про випадки розвитку дисемінованого внутрішньосудинного згортання крові, включаючи летальні наслідки. При розвитку даного стану слід припинити застосування оксаліплатину та провести відповідні лікувальні заходи. Гемолітико-уремічний синдром є життєзагрозним побічним ефектом. Застосування оксаліплатину має бути припинено з появою перших симптомів мікроангіопатичної гемолітичної анемії, таких як швидке зниження гемоглобіну з супутньою тромбоцитопенією, підвищення концентрацій білірубіну, креатиніну, азоту сечовини, активності лактатдегідрогенази (ЛДГ). Ниркова недостатність, що при цьому розвивається, може бути незворотною після припинення терапії і може вимагати застосування діалізу. У разі відхилення від норми лабораторних показників функції печінки або розвитку портальної гіпертензії, що не є з очевидністю наслідком наявності метастазів у печінці, слід обстежити пацієнта на предмет ураження печінкових судин, що дуже рідко зустрічається, викликаного оксаліплатином. При застосуванні оксаліплатину можливий розвиток подовження інтервалу QT, який може призвести до виникнення тяжких шлуночкових аритмій, включаючи шлуночкову тахікардію типу "пірует", можливо з летальним кінцем. У пацієнтів, в анамнезі яких, відмічалося подовження інтервалу QT, або пацієнтів із сприятливими факторами до подовження інтервалу QT (наприклад, при одночасному застосуванні з препаратами, що подовжують інтервал QT; при електролітних порушеннях, таких як гіпокаліємія, гіпокальціємія або гіпомагніємія) препарат Елокок застосовувати з обережністю. При розвитку подовження інтервалу QT лікування оксаліплатином слід припинити. При застосуванні оксаліплатину відзначався розвиток гострого коронарного синдрому (включаючи інфаркт міокарда, коронарний артеріоспазм та зупинку серця) та серцевих аритмій (включаючи брадіаритмію, тахікардію та фібриляцію передсердь). У разі розвитку гострого коронарного синдрому або серцевих аритмій може знадобитися перерва або припинення лікування за допомогою препарату Елоксатин на основі індивідуальної оцінки співвідношення ймовірної користі та можливого ризику для пацієнта. Біль у грудях або прискорене серцебиття можуть бути симптомами серцевого нападу. У разі виникнення подібних симптомів необхідно негайно звернутися за медичною допомогою для проведення обстеження та отримання відповідного лікування. При застосуванні препарату Елоксатин відзначався розвиток рабдоміолізу, включаючи летальні наслідки. У разі появи болю в м'язах та набряку в поєднанні зі слабкістю, лихоманкою або потемнінням сечі, лікування препаратом Елоксатин® має бути припинено. Якщо діагноз рабдоміолізу підтвердився, повинні бути проведені відповідні лікувальні заходи. Рекомендується бути обережним при одночасному призначенні з препаратом Елоксатин® лікарських препаратів, які можуть спричинити розвиток рабдоміолізу. При застосуванні препарату Елоксатин® можливий розвиток виразки дванадцятипалої кишки та її потенційних ускладнень, таких як виразкова кровотеча та перфорація виразки, які можуть бути летальними. У разі розвитку виразки дванадцятипалої кишки лікування препаратом Елоксатин® необхідно припинити та мають бути проведені відповідні лікувальні заходи. Препарат Елоксатин® не можна вводити внутрішньочеревно, оскільки при такому введенні може розвинутись кровотеча в черевну порожнину. У разі екстравазації інфузію слід негайно припинити та розпочати місцеве симптоматичне лікування. Жінкам та чоловікам під час лікування оксаліплатином та після закінчення лікування протягом 4 місяців для жінок та 6 місяців для чоловіків слід використовувати надійні методи контрацепції. При поводженні з оксаліплатином повинні дотримуватися всіх звичайних рекомендацій щодо поводження з цитотоксичними препаратами. При попаданні оксаліплатину на шкіру або слизові оболонки слід негайно і ретельно промити водою. Вплив на здатність до керування автотранспортом та управління механізмами Порушення зору, особливо минуща втрата зору (зворотна після скасування терапії) можуть становити небезпеку для пацієнтів при керуванні транспортними засобами та зайнятті іншими потенційно небезпечними видами діяльності. Тому пацієнти повинні бути попереджені про можливий вплив цих явищ на їхню здатність керувати транспортними засобами та займатися іншими потенційно небезпечними видами діяльності. З появою описаних небажаних явищ слід утриматися від виконання зазначених видів діяльності.Умови відпустки з аптекЗа рецептом
10 115,00 грн
361,00 грн
Фасування: N1 Упакування: фл. Виробник: Санофі Завод-виробник: Aventis Pharma (Dagenham)(Велика Британія) Діюча речовина: Оксаліплатин. .
408,00 грн
363,00 грн
Дозування: 1000 мг Фасування: N1 Форма випуску: порошок д/приготування розчину д/ін'єкцій Упакування: фл. Виробник: Бакстер Хелскеа Корпорейш Завод-виробник: Baxter Oncology (Німеччина) Діюча речовина: Циклофосфамід. .
562,00 грн
142,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. Активна речовина: бікалутамід 50мг. Допоміжні речовини: лактози моногідрат 29.5 мг, целюлоза мікрокристалічна 10.3 мг, карбоксиметилкрохмаль натрію 4 мг, повідон К17 4 мг, стеарат магнію 0.7 мг, вода 1.5 мг. Склад плівкової оболонки: гіпромелоза 1.65 мг, макрогол-4000 0.45 мг, титану діоксид 0.9 мг. 10 шт. - упаковки осередкові контурні (алюміній/ПВХ) (3) - пачки картонні. 30 шт. - упаковки осередкові контурні (алюміній/ПВХ) (1) - пачки картонні. 30 шт. - банки полімерні (1) - пачки картонні.Опис лікарської формиТаблетки, покриті плівковою оболонкою білого або майже білого кольору, круглі, двоопуклі.Фармакотерапевтична групаАнтиандрогенний нестероїдний засіб. Зв'язуючись з рецепторами, що мають спорідненість з андрогенами, пригнічує активність андрогенів, у результаті спостерігається регресія пухлини передміхурової залози. Не має інших видів ендокринної активності.ФармакокінетикаПісля прийому внутрішньо добре всмоктується із ШКТ. Їда не впливає на біодоступність. Зв'язування із білками плазми становить 96%. Інтенсивно метаболізується у печінці шляхом окислення та утворення глюкуронідних кон'югатів. Виводиться у вигляді метаболітів із сечею та жовчю приблизно в рівних пропорціях. Можлива кумуляція бікалутаміду в організмі.Клінічна фармакологіяАнтиандрогенний нестероїдний препарат із протипухлинною активністю.Показання до застосуванняРак передміхурової залози – у складі комбінованої терапії з аналогом ГнРГ або з хірургічною кастрацією.Протипоказання до застосуванняОдночасний прийом із терфенадином, астемізолом, цизапридом; дитячий вік; підвищена чутливість до бікалутаміду. Не призначають пацієнтам жіночої статі.Вагітність та лактаціяНе призначають пацієнтам жіночої статі. Застосування у дітей Препарат не призначають дітям.Побічна діяЗ боку ендокринної системи: припливи, болючість молочних залоз та гінекомастія, зниження лібідо. З боку травної системи: біль у животі, діарея, нудота, блювання, підвищення рівня трансаміназ, жовтяниця, холестаз. З боку центральної нервової системи: можливі астенія, депресія. Дерматологічні реакції: алопеція, відновлення росту волосся, свербіж, сухість шкіри. Інші: гематурія.Взаємодія з лікарськими засобамиПри застосуванні бікалутаміду протягом 28 днів на фоні прийому мідазоламу АUC мідазоламу збільшувалася на 80%. При одночасному застосуванні бікалутаміду з циклоспорином або блокаторами кальцієвих каналів можливе потенціювання або розвиток небажаних реакцій. Теоретично можливе підвищення концентрації бікалутаміду в плазмі при його одночасному застосуванні з інгібіторами мікросомальних ферментів печінки, що може супроводжуватися збільшенням частоти виникнення небажаних реакцій. Дослідження in vitro показали, що бікалутамід може витісняти антикоагулянт кумаринового ряду варфарину з ділянок зв'язування з білками плазми.Спосіб застосування та дозиІндивідуальний, залежно від показань та схеми лікування.Запобіжні заходи та особливі вказівкиЗ обережністю застосовувати у пацієнтів з помірно вираженими та тяжкими порушеннями функції печінки, т.к. можлива кумуляція бікалутаміду в організмі. У період лікування потрібний регулярний контроль функції печінки. У разі розвитку тяжких змін необхідно припинити прийом бікалутаміду.Умови відпустки з аптекЗа рецептомВідео на цю тему
245,00 грн
206,00 грн
Дозування: 200 мг Фасування: N1 Форма випуску: порошок д/приготування розчину д/ін'єкцій Упакування: фл. Виробник: Бакстер Хелскеа Корпорейш Завод-виробник: Baxter Oncology (Німеччина) Діюча речовина: Циклофосфамід. .
389,00 грн
353,00 грн
Дозировка: 500 мг Фасовка: N1 Форма выпуска: порошок д/приготовления р-ра д/инъекций Упаковка: фл. Производитель: Бакстер Хелскэа Корпорейш Завод-производитель: Baxter Oncology(Германия) Действующее вещество: Циклофосфамид. .
520,00 грн
136,00 грн
Склад, форма випуску та упаковкаТаблетки, покриті плівковою оболонкою - 1 таб. Діюча речовина: бікалутамід 150 мг; Допоміжні речовини: крохмаль кукурудзяний 107 мг, кроскармеллозу натрію 19.5 мг, лактози моногідрат 132.9 мг, повідон 7.6 мг, стеарилфумарат натрію 3 мг. Склад плівкової оболонки Опадрай II білий 12 мг. 30 пігулок в упаковці.Фармакотерапевтична групаАнтиандрогенний нестероїдний засіб. Зв'язуючись з рецепторами, що мають спорідненість з андрогенами, пригнічує активність андрогенів, у результаті спостерігається регресія пухлини передміхурової залози. Не має інших видів ендокринної активності.ФармакокінетикаПісля прийому внутрішньо добре всмоктується із ШКТ. Їда не впливає на біодоступність. Зв'язування із білками плазми становить 96%. Інтенсивно метаболізується у печінці шляхом окислення та утворення глюкуронідних кон'югатів. Виводиться у вигляді метаболітів із сечею та жовчю приблизно в рівних пропорціях. Можлива кумуляція бікалутаміду в організмі.Показання до застосуванняРак передміхурової залози – у складі комбінованої терапії з аналогом ГнРГ або з хірургічною кастрацією.Протипоказання до застосуванняОдночасний прийом із терфенадином, астемізолом, цизапридом; дитячий вік; підвищена чутливість до бікалутаміду. Не призначають пацієнтам жіночої статі. З обережністю застосовувати у пацієнтів з помірно вираженими та тяжкими порушеннями функції печінки, т.к. можлива кумуляція бікалутаміду в організмі.Вагітність та лактаціяПрепарат не призначають дітям. Не призначають пацієнтам жіночої статі.Побічна діяЗ боку ендокринної системи: припливи, болючість молочних залоз та гінекомастія, зниження лібідо. З боку травної системи: біль у животі, діарея, нудота, блювання, підвищення рівня трансаміназ, жовтяниця, холестаз. З боку центральної нервової системи: можливі астенія, депресія. Дерматологічні реакції: алопеція, відновлення росту волосся, свербіж, сухість шкіри. Інші: гематурія.Взаємодія з лікарськими засобамиПри застосуванні бікалутаміду протягом 28 днів на фоні прийому мідазоламу АUC мідазоламу збільшувалася на 80%. При одночасному застосуванні бікалутаміду з циклоспорином або блокаторами кальцієвих каналів можливе потенціювання або розвиток небажаних реакцій. Теоретично можливе підвищення концентрації бікалутаміду в плазмі при його одночасному застосуванні з інгібіторами мікросомальних ферментів печінки, що може супроводжуватися збільшенням частоти виникнення небажаних реакцій. Дослідження in vitro показали, що бікалутамід може витісняти антикоагулянт кумаринового ряду варфарину з ділянок зв'язування з білками плазми.Спосіб застосування та дозиІндивідуальний, залежно від показань та схеми лікування.Запобіжні заходи та особливі вказівкиУ період лікування потрібний регулярний контроль функції печінки. У разі розвитку тяжких змін необхідно припинити прийом бікалутаміду.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
Дозування: 50 мг Фасування: N50 Форма випуску таб. Упаковка: блістер Виробник: Бакстер Хелскеа Корпорейш Завод-виробник: Baxter Oncology (Німеччина) Действующее вещество: Циклофосфамид. .
Фасування: N1 Форма випуску: р-р д/інфузій Упакування: фл. Виробник: Мерк КГаА Завод-производитель: Берингер Ингельхайм Фарма ГмбХ и Ко. КГ(Германия) Действующее вещество: Цетуксимаб.
265,00 грн
167,00 грн
Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему.
479,00 грн
135,00 грн
Склад, форма випуску та упаковкаТаблетки, покриті плівковою оболонкою - 1 таб. Діюча речовина: бікалутамід 50 мг; допоміжні речовини: крохмаль кукурудзяний 35 мг, кроскармеллозу натрію 6.5 мг, лактози моногідрат 44.3 мг, повідон 3.2 мг, натрію стеарилфумарат 1 мг; Склад плівкової оболонки Опадрай II білий 4 мг. 30 пігулок в упаковці.Фармакотерапевтична групаАнтиандрогенний нестероїдний засіб. Зв'язуючись з рецепторами, що мають спорідненість з андрогенами, пригнічує активність андрогенів, у результаті спостерігається регресія пухлини передміхурової залози. Не має інших видів ендокринної активності.ФармакокінетикаПісля прийому внутрішньо добре всмоктується із ШКТ. Їда не впливає на біодоступність. Зв'язування із білками плазми становить 96%. Інтенсивно метаболізується у печінці шляхом окислення та утворення глюкуронідних кон'югатів. Виводиться у вигляді метаболітів із сечею та жовчю приблизно в рівних пропорціях. Можлива кумуляція бікалутаміду в організмі.Показання до застосуванняРак передміхурової залози – у складі комбінованої терапії з аналогом ГнРГ або з хірургічною кастрацією.Протипоказання до застосуванняОдночасний прийом із терфенадином, астемізолом, цизапридом; дитячий вік; підвищена чутливість до бікалутаміду. Не призначають пацієнтам жіночої статі. З обережністю застосовувати у пацієнтів з помірно вираженими та тяжкими порушеннями функції печінки, т.к. можлива кумуляція бікалутаміду в організмі.Вагітність та лактаціяПрепарат не призначають дітям. Не призначають пацієнтам жіночої статі.Побічна діяЗ боку ендокринної системи: припливи, болючість молочних залоз та гінекомастія, зниження лібідо. З боку травної системи: біль у животі, діарея, нудота, блювання, підвищення рівня трансаміназ, жовтяниця, холестаз. З боку центральної нервової системи: можливі астенія, депресія. Дерматологічні реакції: алопеція, відновлення росту волосся, свербіж, сухість шкіри. Інші: гематурія.Взаємодія з лікарськими засобамиПри застосуванні бікалутаміду протягом 28 днів на фоні прийому мідазоламу АUC мідазоламу збільшувалася на 80%. При одночасному застосуванні бікалутаміду з циклоспорином або блокаторами кальцієвих каналів можливе потенціювання або розвиток небажаних реакцій. Теоретично можливе підвищення концентрації бікалутаміду в плазмі при його одночасному застосуванні з інгібіторами мікросомальних ферментів печінки, що може супроводжуватися збільшенням частоти виникнення небажаних реакцій. Дослідження in vitro показали, що бікалутамід може витісняти антикоагулянт кумаринового ряду варфарину з ділянок зв'язування з білками плазми.Спосіб застосування та дозиІндивідуальний, залежно від показань та схеми лікування.Запобіжні заходи та особливі вказівкиУ період лікування потрібний регулярний контроль функції печінки. У разі розвитку тяжких змін необхідно припинити прийом бікалутаміду.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
Дозування: 2. 5 мг Фасування: N30 Форма випуску таб. покриті плівковою оболонкою Упаковка: упак.
448,00 грн
418,00 грн
Фасування: N1 Упакування: фл. Виробник: Тева Завод-виробник: Pharmachemie(Нідерланди) Действующее вещество: Этопозид. .
422,00 грн
376,00 грн
Фасування: N1 Упакування: фл. Виробник: Тева Завод-виробник: Pharmachemie(Нідерланди) Діюча речовина: Етопозид. .
Склад, форма випуску та упаковкаПігулки - 1 таб. Активна речовина: бікалутамід 150мг. Допоміжні речовини: магнію алюмінометасилікат – 30 мг, карбоксиметилкрохмаль натрію – 12 мг, магнію стеарат – 6 мг, лудіпрес – 402 мг. Склад плівкової оболонки: Опадрай II жовтий 85F32733 – 24 мг, у т. ч. полівініловий спирт – 35-49%, тальк – 9.8-25%, макрогол 3350 – 7.35-35.2%, титану діоксид та заліза оксид5 %. 7 шт. - упаковки осередкові контурні (алюміній/ПВХ) (4) - пачки картонні.Опис лікарської формиТаблетки, покриті плівковою оболонкою жовтого кольору, ромбоподібні, двоопуклі; на поперечному розрізі ядро білого кольору.Фармакотерапевтична групаАнтиандрогенний нестероїдний засіб. Зв'язуючись з рецепторами, що мають спорідненість з андрогенами, пригнічує активність андрогенів, у результаті спостерігається регресія пухлини передміхурової залози. Не має інших видів ендокринної активності.ФармакокінетикаПісля прийому внутрішньо добре всмоктується із ШКТ. Їда не впливає на біодоступність. Зв'язування із білками плазми становить 96%. Інтенсивно метаболізується у печінці шляхом окислення та утворення глюкуронідних кон'югатів. Виводиться у вигляді метаболітів із сечею та жовчю приблизно в рівних пропорціях. Можлива кумуляція бікалутаміду в організмі.Клінічна фармакологіяАнтиандрогенний нестероїдний препарат із протипухлинною активністю.Показання до застосуванняРак передміхурової залози – у складі комбінованої терапії з аналогом ГнРГ або з хірургічною кастрацією.Протипоказання до застосуванняОдночасний прийом із терфенадином, астемізолом, цизапридом; дитячий вік; підвищена чутливість до бікалутаміду. Не призначають пацієнтам жіночої статі.Вагітність та лактаціяНе призначають пацієнтам жіночої статі. Застосування у дітей Препарат не призначають дітям.Побічна діяЗ боку ендокринної системи: припливи, болючість молочних залоз та гінекомастія, зниження лібідо. З боку травної системи: біль у животі, діарея, нудота, блювання, підвищення рівня трансаміназ, жовтяниця, холестаз. З боку центральної нервової системи: можливі астенія, депресія. Дерматологічні реакції: алопеція, відновлення росту волосся, свербіж, сухість шкіри. Інші: гематурія.Взаємодія з лікарськими засобамиПри застосуванні бікалутаміду протягом 28 днів на фоні прийому мідазоламу АUC мідазоламу збільшувалася на 80%. При одночасному застосуванні бікалутаміду з циклоспорином або блокаторами кальцієвих каналів можливе потенціювання або розвиток небажаних реакцій. Теоретично можливе підвищення концентрації бікалутаміду в плазмі при його одночасному застосуванні з інгібіторами мікросомальних ферментів печінки, що може супроводжуватися збільшенням частоти виникнення небажаних реакцій. Дослідження in vitro показали, що бікалутамід може витісняти антикоагулянт кумаринового ряду варфарину з ділянок зв'язування з білками плазми.Спосіб застосування та дозиІндивідуальний, залежно від показань та схеми лікування.Запобіжні заходи та особливі вказівкиЗ обережністю застосовувати у пацієнтів з помірно вираженими та тяжкими порушеннями функції печінки, т.к. можлива кумуляція бікалутаміду в організмі. У період лікування потрібний регулярний контроль функції печінки. У разі розвитку тяжких змін необхідно припинити прийом бікалутаміду.Умови відпустки з аптекЗа рецептомВідео на цю тему
Дозировка: 20 мг Фасовка: N30 Форма выпуска: таб. Упаковка: упак. Производитель: Орион Корпорейшн Завод-производитель: Орион Корпорейшн(Финляндия) Действующее вещество: Торемифен.
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
18 138,00 грн
18 097,00 грн
Фасування: N2 Форма випуску: р-р для внутрішньом. Упаковка: шприц Производитель: АстраЗенека Завод-производитель: Веттер Фарма-Фертигунг ГмбХ и Ко. КГ(Германия) Действующее вещество: Фулвестрант.
Склад, форма випуску та упаковкаПігулки - 1 таб. Активна речовина: бікалутамід 50мг. Допоміжні речовини: магнію алюмінометасилікат, карбоксиметилкрохмаль натрію, магнію стеарат, лудіпрес. Склад плівкової оболонки: Опадрай II жовтий 85F32733, в т. ч. полівініловий спирт - 35-49%, тальк - 9.8-25%, макрогол 3350 - 7.35-35.2%, титану діоксид та заліза оксид жовтий - 1. 7 шт. - упаковки осередкові контурні (алюміній/ПВХ) (4) - пачки картонні.Опис лікарської формиТаблетки, покриті плівковою оболонкою жовтого кольору, ромбоподібні, двоопуклі; на поперечному розрізі ядро білого кольору.Фармакотерапевтична групаАнтиандрогенний нестероїдний засіб. Зв'язуючись з рецепторами, що мають спорідненість з андрогенами, пригнічує активність андрогенів, у результаті спостерігається регресія пухлини передміхурової залози. Не має інших видів ендокринної активності.ФармакокінетикаПісля прийому внутрішньо добре всмоктується із ШКТ. Їда не впливає на біодоступність. Зв'язування із білками плазми становить 96%. Інтенсивно метаболізується у печінці шляхом окислення та утворення глюкуронідних кон'югатів. Виводиться у вигляді метаболітів із сечею та жовчю приблизно в рівних пропорціях. Можлива кумуляція бікалутаміду в організмі.Клінічна фармакологіяАнтиандрогенний нестероїдний препарат із протипухлинною активністю.Показання до застосуванняРак передміхурової залози – у складі комбінованої терапії з аналогом ГнРГ або з хірургічною кастрацією.Протипоказання до застосуванняОдночасний прийом із терфенадином, астемізолом, цизапридом; дитячий вік; підвищена чутливість до бікалутаміду. Не призначають пацієнтам жіночої статі.Вагітність та лактаціяНе призначають пацієнтам жіночої статі. Застосування у дітей Препарат не призначають дітям.Побічна діяЗ боку ендокринної системи: припливи, болючість молочних залоз та гінекомастія, зниження лібідо. З боку травної системи: біль у животі, діарея, нудота, блювання, підвищення рівня трансаміназ, жовтяниця, холестаз. З боку центральної нервової системи: можливі астенія, депресія. Дерматологічні реакції: алопеція, відновлення росту волосся, свербіж, сухість шкіри. Інші: гематурія.Взаємодія з лікарськими засобамиПри застосуванні бікалутаміду протягом 28 днів на фоні прийому мідазоламу АUC мідазоламу збільшувалася на 80%. При одночасному застосуванні бікалутаміду з циклоспорином або блокаторами кальцієвих каналів можливе потенціювання або розвиток небажаних реакцій. Теоретично можливе підвищення концентрації бікалутаміду в плазмі при його одночасному застосуванні з інгібіторами мікросомальних ферментів печінки, що може супроводжуватися збільшенням частоти виникнення небажаних реакцій. Дослідження in vitro показали, що бікалутамід може витісняти антикоагулянт кумаринового ряду варфарину з ділянок зв'язування з білками плазми.Спосіб застосування та дозиІндивідуальний, залежно від показань та схеми лікування.Запобіжні заходи та особливі вказівкиЗ обережністю застосовувати у пацієнтів з помірно вираженими та тяжкими порушеннями функції печінки, т.к. можлива кумуляція бікалутаміду в організмі. У період лікування потрібний регулярний контроль функції печінки. У разі розвитку тяжких змін необхідно припинити прийом бікалутаміду.Умови відпустки з аптекЗа рецептомВідео на цю тему
3 454,00 грн
3 411,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
Дозування: 100 мг Фасування: N120 Форма випуску: капс. Упакування: фл. п/е Виробник: Натива ТОВ Завод-виробник: Натива(Росія) Действующее вещество: Иматиниб.
1 221,00 грн
1 180,00 грн
Фасовка: N1 Форма выпуска: концентрат д/приготовления р-ра д/в/в введения Упаковка: фл. Производитель: Тева Завод-производитель: Pharmachemie(Нидерланды) Действующее вещество: Флударабин. .
1 628,00 грн
230,00 грн
Склад, форма випуску та упаковкаЛіофілізат для приготування суспензії для внутрішньом'язового введення пролонгованої дії, що містить 3,75 мг бусереліну.Опис лікарської формиДозування 3,75 мг – 1 ін'єкція. Ліофілізат для приготування суспензії для внутрішньом'язового введення пролонгованої дії.Фармакотерапевтична групаПротипухлинний засіб, гонадотропін-рилізинг гормону (ГнРГ) аналог.Показання до застосуванняГормонозалежний рак передміхурової залози; Рак молочної залози; Ендометріоз (перед- та післяопераційний періоди); Міома матки; Гіперпластичні процеси ендометрію; Лікування безпліддя (при проведенні програми екстракорпорального запліднення (ЕКО)).Протипоказання до застосуванняВагітність; Період лактації; Підвищена чутливість до компонентів препарату.Взаємодія з лікарськими засобамиОдночасне застосування препарату "Бусерелін-лонг" з препаратами, що містять статеві гормони (наприклад, в режимі індукції овуляції), може сприяти виникненню синдрому гіперстимуляції яєчників. При одночасному застосуванні Бусерелін-лонг може знижувати ефективність гіпоглікемічних засобів.Спосіб застосування та дозиПри гормонозалежному раку передміхурової залози Бусерелін-лонг вводять у дозі 3,75 мг (1 ін'єкція) внутрішньом'язово (в/м) кожні 4 тижні. При лікуванні ендометріозу, гіперпластичних процесів ендометрію препарат вводять у дозі 3,75 мг внутрішньом'язово одноразово кожні 4 тижні. Лікування слід розпочинати у перші п'ять днів менструального циклу. Тривалість лікування – 4-6 місяців. При лікуванні міоми матки Бусерелін-лонг вводять у дозі 3,75 мг внутрішньом'язово одноразово кожні 4 тижні. Лікування слід розпочинати у перші п'ять днів менструального циклу. Тривалість лікування перед операцією 3 місяці, в інших випадках - 6 місяців; При лікуванні безпліддя методом екстракорпорального запліднення (ЕКО) Бусерелін-лонг вводять у дозі 3,75 мг (1 ін'єкція) внутрішньом'язово одноразово на початку фолікулінової (на 2-й день менструального циклу) або в середині лютеїнової фази (21 - 24 дн). менструального циклу, що передує стимуляції. Після блокади гіпофізарної функції, підтвердженої зниженням концентрації естрогенів у сироватці крові не менше, ніж на 50 % від вихідного рівня (зазвичай визначається через 12 - 15 днів після ін'єкції Бусерелін-лонг), за відсутності кіст яєчника (за даними УЗД), товщиною ендометрію більше 5 мм, починається стимуляція суперовуляції гонадотропними гормонами під ультразвуковим моніторингом та контролем рівня естрадіолу у сироватці кровіУмови відпустки з аптекЗа рецептомВідео на цю тему
994,00 грн
959,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
391,00 грн
360,00 грн
Склад, форма випуску та упаковкаРозчин для внутрішньосудинного та внутрішньопорожнинного введення прозорий - 1 мл: Активна речовина: фторурацил – 50 мг; допоміжні речовини: гідроксид натрію, вода д/і. 5 мл – ампули, пачки картонні (10).Опис лікарської формиРозчин для внутрішньосудинного та внутрішньопорожнинного введення прозорий, від безбарвного до слабо-жовтого кольору, вільний від механічних включень.Фармакотерапевтична групаФторурацил – антиметаболіт урацилу. Механізм дії обумовлений перетворенням препарату в тканинах на активний метаболіт фторуридинмонофосфат, який є конкурентним інгібітором ферменту тимідилатсинтетази, що бере участь у синтезі нуклеїнових кислот. Фторурацил порушує синтез ДНК та викликає утворення структурно недосконалої РНК, пригнічуючи поділ ракових клітин. Активні метаболіти локалізуються усередині клітини.ФармакокінетикаПісля внутрішньовенного введення препарат швидко біотрансформується до активного метаболіту фторуридину монофосфату та розподіляється у пухлинних тканинах, слизовій оболонці кишечника, кістковому мозку, печінці та інших тканинах. Легко проникає через гематоенцефалічний бар'єр, потрапляючи у спинномозкову рідину та тканини головного мозку. Метаболізується переважно в печінці з утворенням неактивних метаболітів. Період напіввиведення фторурацилу залежить від дози, що вводиться, і становить 8-22 хвилини. Близько 20% препарату виводиться нирками у незмінному вигляді протягом 6 годин (90% із цієї кількості виводиться протягом 1-го год) та 60-80% - через дихальні шляхи у формі CO2, незначна кількість виділяється з жовчю.Показання до застосуванняРак товстої та прямої кишки; рак молочної залози; рак стравоходу; рак шлунку; рак підшлункової залози; первинний рак печінки; рак яєчників; рак шийки матки; рак сечового міхура; злоякісні пухлини голови та шиї; рак передміхурової залози; рак надниркових залоз; рак вульви; рак статевого члена; карциноїд.Протипоказання до застосуванняПідвищена чутливість до фторурацилу та/або будь-якого іншого компонента препарату; вагітність та період годування груддю; виражена лейкопенія, нейтропенія, тромбоцитопенія, стоматит, виявлення слизової оболонки шлунково-кишкового тракту (ЖКТ), псевдомембранозний ентероколіт.Вагітність та лактаціяПротипоказано застосовувати препарат під час вагітності та в період лактації.Побічна діяЗ боку органів кровотворення: лейкопенія, нейтропенія, рідко – тромбоцитопенія, анемія. Найбільш значне падіння кількості лейкоцитів зазвичай спостерігається з 9 по 14 днів (аж до 25 днів), тромбоцитів – з 7 по 17 день лікування. Дуже рідко – панцитопенія, агранулоцитоз. З боку травної системи: анорексія, нудота, блювання, запалення та/або виявлення слизових оболонок шлунково-кишкового тракту (в т.ч.стоматит), діарея, кровотеча із шлунково-кишкового тракту, печія та зміна смаку, глосит, фарингіт, езофагіт, мукозит, порушення функції , холецистит. З боку серцево-судинної системи: дуже рідко – біль у серці, аритмії, ішемія міокарда, міокардит, інфаркт міокарда, стенокардія, серцева недостатність, кардіоміопатія, кардіогенний шок, зниження артеріального тиску. З боку нервової системи: рідко – мозочкова атаксія, порушення чутливості, дезорієнтація, сплутаність свідомості, ейфорія ністагм, ретробульбарний неврит, астенія, біль голови. З боку органів чуття: кон'юнктивіт, подразнення слизової оболонки очей, сльозотеча внаслідок стенозу слізних проток, світлобоязнь, катаракта, кіркова сліпота (при високих дозах), диплопія, порушення зору. З боку репродуктивної системи: оборотне пригнічення функції статевих залоз, що призводить до аменореї або азооспермії. З боку шкіри та шкірних придатків: алопеція, гіперпігментація шкіри, сухість і тріщини шкіри, телеангіектазії, синдром долонно-підошовної еритродизестезії (відчуття поколювання в кистях і стопах з подальшою появою болю, гіперемії та опухання), зміна та сх. фотосенсибілізація. Алергічні реакції: висипання на шкірі, дерматит, кропив'янка, бронхоспазм, анафілактичний шок (рідко). Інші: «приплив» крові до обличчя, лихоманка (рідко), тромбофлебіт у місці введення, носова кровотеча, кашель, задишка, гіперурикемія, слабкість, розвиток вторинних інфекцій.Взаємодія з лікарськими засобамиКальція фолінат посилює терапевтичний та токсичний ефекти фторурацилу. При застосуванні в комбінації з іншими цитостатиками та інтерфероном-альфа також може спостерігатись посилення як протипухлинного ефекту, так і токсичності фторурацилу. При тривалому сумісному застосуванні з мітоміцином С спостерігалася поява гемолітико-уремічного синдрому. Одночасне використання антикоагулянтів, похідних кумарину, таких як варфарин, може підвищувати антикоагулянтний ефект. Тіазидові діуретики можуть посилювати мієлосупресивні ефекти протипухлинних препаратів. При застосуванні в комбінації з левамізолом значно збільшується рівень гепатотоксичності (підвищення активності лужної фосфатази часто супроводжується збільшенням сироваткових трансаміназ або білірубіну). При одночасному прийомі з препаратом соривудин відзначалася виражена лейкопенія, що в деяких випадках призвела до летального результату. Фторурацил не слід застосовувати після та спільно з терапією амінофеназоном, фенілбутазоном та сульфонамідами. Хлордіазепоксид, дисульфірам, гризеофульвін та ізоніазид можуть посилювати активність фторурацилу. У зв'язку з придушенням природних захисних механізмів при лікуванні фторурацилом можлива інтенсифікація процесу реплікації вакцинного вірусу або зниження вироблення антитіл у відповідь на введення вакцини при вакцинації живими або інактивованими вакцинами, тому інтервал між закінченням застосування препарату та вакцинацією живими року.Спосіб застосування та дозиФторурацил входить до складу багатьох схем хіміотерапевтичного лікування, у зв'язку з чим при виборі шляху введення, режиму та доз у кожному індивідуальному випадку слід керуватися даними спеціальної літератури. Препарат вводять внутрішньовенно струминно або шляхом повільної інфузії, внутрішньоартеріально, внутрішньопорожнинно. Рекомендуються такі дози та режими: 500 мг/м2 або 12-13.5 мг/кг щодня протягом 3-5 днів, інтервал між курсами – 4 тижні; 600 мг/м2 або 15 мг/кг (найвища разова доза 1 г) 1 раз на тиждень, 6-10 доз; 600 мг/м2 в 1 та 8 дні внутрішньовенно у комбінаціях з іншими цитостатиками; 1 г/м2/добу внутрішньовенно краплинно у вигляді постійної інфузії протягом 96-100 год; При застосуванні у поєднанні з кальцієм фолінатом дозу фторурацилу зазвичай зменшують на 25-30%.ПередозуванняОзнаки та симптоми передозування включають нудоту, блювання, діарею, виразковий стоматит та шлункову кровотечу, пригнічення функції кісткового мозку (тромбоцитопенія, лейкопенія та агранулоцитоз). При передозуванні слід контролювати функцію кровотворення хворих протягом щонайменше 4 тижнів, у разі виникнення порушень проводять симптоматичну терапію. Специфічний антидот до фторурацилу не відомий.Запобіжні заходи та особливі вказівкиФторурацил є цитотоксичним препаратом, тому у поводженні з ним необхідно бути обережним. При появі стоматиту або діареї лікування препаратом слід припинити до зникнення цих симптомів. Початкова доза повинна бути зменшена на 1/3 або 1/2 у таких випадках: зниження маси тіла, післяопераційний період не менше ніж 30 днів після великого хірургічного втручання, недостатня функція кісткового мозку, порушення функції печінки або нирок. Слід бути обережним при призначенні хворим, які раніше піддавалися впливу високих доз радіації на область малого тазу або отримували алкілуючі препарати. У період лікування необхідно контролювати загальну кількість лейкоцитів, абсолютну кількість нейтрофілів, тромбоцитів, визначати гематокрит, гемоглобін, активність «печінкових» трансаміназ та концентрацію білірубіну, оглядати порожнину рота хворого для виявлення ознак стоматиту. Чоловікам та жінкам дітородного віку під час лікування фторурацилом та як мінімум протягом 3 місяців після цього слід застосовувати надійні методи контрацепції. У разі утворення осаду під впливом низьких температур, розчин перед використанням слід нагріти до 60°C, енергійно струшуючи, а потім охолодити до кімнатної температури. У період лікування необхідно утримуватися від керування автомобілем та занять потенційно небезпечними видами діяльності, що вимагають підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови відпустки з аптекЗа рецептомВідео на цю тему
1 455,00 грн
1 411,00 грн
Склад, форма випуску та упаковкаЛіофілізат - 1 фл. Активна речовина: гемцитабіну гідрохлорид 227,72 мг/1138,6 мг/1594,04 мг (еквівалентно 200, 1000 та 1400 мг гемцитабіну відповідно). Допоміжні речовини: ; манітол; 200/1000/1400 мг; натрію ацетату тригідрат; - 12,5/62,5/87,5 мг; хлористоводнева кислота ;— ;qs ;для коригування ;pH; натрію гідроксид ;— ;qs ;для коригування ;pH. Ліофілізат для виготовлення розчину для інфузій 1400 мг. ;У флаконах прозорого скла, тип I ;(USP). Флакони закупорені гумовою пробкою з алюмінієвою обкаткою та запобіжним ковпачком ;(flip-off) ;з пластмаси. Кожен флакон у картонній пачці.Опис лікарської формиЛіофілізат для виготовлення розчину для інфузій.Фармакотерапевтична групаГеміт - протипухлинний препарат, антиметаболіт групи аналогів піримідину, пригнічує синтез ДНК. Виявляє циклоспецифічність, діючи на клітини у фазі S та на межі фаз G1 та S. Метаболізується у клітині під дією нуклеозидкіназ до активних дифосфатних та трифосфатних нуклеозидів. Дифосфатні нуклеозиди пригнічують дію рибонуклеотидредуктази (єдиного ферменту, що каталізує утворення дезоксинуклеозидтрифосфатів, необхідних для синтезу ДНК). Трифосфатні нуклеозиди здатні вбудовуватися в ланцюжок ДНК (меншою мірою РНК), що призводить до припинення подальшого синтезу ДНК та запрограмованого лізису клітини (апоптоз). Гемцитабін є також сильним радіосенсибілізуючим засобом навіть у концентраціях нижчих, ніж цитотоксичні.Клінічна фармакологіяАнтиметаболіт.Показання до застосуванняМісцево-поширений або метастатичний недрібноклітинний ;рак легкого ;як терапії першої лінії в комбінації з ;цисплатином ;і в монотерапії у літніх пацієнтів з функціональним статусом, рівним 2 (за шкалою ECOG-BОЗ); неоперабельний, місцево-рецидивний або метастатичний; місцево-поширений або метастатичний уротеліальний рак (рак сечового міхура, ниркової балії, сечоводів, уретри); місцево-поширений або метастатичний ;рак яєчників ;як монотерапії або в поєднанні з ;карбоплатином ;у пацієнтів з прогресуванням захворювання після проведення першої лінії терапії на основі платино-вмісних препаратів; місцево-поширений або метастатичний; рак підшлункової залози; місцево-поширений або метастатичний; рак шийки матки.Протипоказання до застосуванняВагітність; період грудного вигодовування; дитячий вік до 18 років (відсутність достатніх даних щодо ефективності та безпеки); підвищена чутливість до активної речовини або будь-якої з допоміжних речовин препарату. З обережністю слід призначати Геміту при порушенні функції печінки та/або нирок, пригніченні кістковомозкового кровотворення (у тому числі на тлі супутньої променевої або хіміотерапії), серцево-судинних захворюваннях, при метастатичному ураженні печінки, гепатиті, алкоголізмі, при одночасно проведеній променевій інфекційні захворювання вірусної, грибкової або бактеріальної природи (у тому числі вітряної віспи, що оперізує лишаї).Побічна діяПобічні реакції, що зустрічалися частіше, ніж у поодиноких випадках, перераховані відповідно до наступної градації: дуже часто (> 10%); часто (>1% до <10%); нечасто (>0.1% до <1%); рідко (>0.01% до <0.1%); дуже рідко (<0.01%). З боку органів кровотворення: дуже часто - лейкопенія, нейтропенія, тромбоцитопенія, анемія; часто – фебрильна нейтропенія; дуже рідко – тромбоцитоз. З боку травної системи: дуже часто - нудота, блювання, підвищення активності печінкових трансаміназ (АСТ, АЛТ), ЛФ; часто - ;анорексія, ;діарея, запор, ;стоматит, підвищення концентрації білірубіну; рідко – підвищення активності ГГТ. З боку сечовидільної системи: дуже часто – гематурія та протеїнурія легкого ступеня; рідко – ниркова недостатність, клінічні ознаки та симптоми, схожі з гемолітико-уремічним синдромом (зниження гемоглобіну, тромбоцитопенія, збільшення концентрації білірубіну, креатиніну, сечовини та/або активності ЛДГ у сироватці крові). З боку шкіри та підшкірних тканин: дуже часто – шкірні висипання, що супроводжуються свербінням, алопеція; часто -; шкірний свербіж, підвищена пітливість; рідко - виразки шкіри, утворення бульбашок; дуже рідко - виражені шкірні реакції, включаючи десквамацію та бульозні висипання. З боку дихальної системи: дуже часто - задишка; часто – кашель, риніт; нечасто -; бронхоспазм, інтерстиціальний пневмоніт, набряк легені; рідко – гострий респіраторний дистрес-синдром. З боку серцево-судинної системи: рідко - зниження артеріального тиску, інфаркт міокарда, серцева недостатність, аритмія. З боку нервової системи: часто - головний біль, підвищена сонливість, безсоння. Інші: дуже часто – грипоподібний синдром, периферичні набряки; часто - підвищення температури тіла, озноб, ; астенія, болі в спині,; міалгія; нечасто – набряклість особи; дуже рідко – анафілактичні реакції. Антидот для; гемцитабіна; невідомий. При введенні Геміту в дозах до 5700 мг/м2 внутрішньовенно крапельно за 30 хвилин кожні 2 тижні рівень токсичності лікування залишався прийнятним. При підозрі на передозування; гемцитабіну; слід контролювати ступінь цитопенії і при необхідності призначити підтримуючу терапію.Взаємодія з лікарськими засобамиПроменева терапія Супутня променева терапія (одночасно з введенням Геміту або з інтервалом < 7 днів до початку лікування): в даній ситуації токсичність лікування залежить від багатьох факторів, включаючи дозу ;гемцитабіна ;і частоту його введення, дозу випромінювання, метод променевої терапії, характер опромінюваної тканини та її обсяг. Було показано, що ;гемцитабін ;має радіосенсибілізуючу активність. В одному дослідженні, де пацієнти з недрібноклітинним ; раком ; легкого отримували ; гемцитабін ; оболонок, головним чином ;езофагіта ;і пневмоніту,особливо у пацієнтів з великим обсягом опромінення тканин (медіана обсягу опромінюваної тканини 4795 см3). У подальших дослідженнях було показано, що поєднання нижчих доз; гемцитабіна; і променевої терапії краще переноситься пацієнтами і характеризується передбачуваним профілем токсичності. Так, в одному з досліджень II фази пацієнтам з недрібноклітинним ;раком ;легкого проводилася променева терапія в дозі 60 Гр спільно з введенням ;гемцитабіну ;(600 мг/м2 4 рази) і ;цисплатину ;(80 мг/м2 2 рази) протягом 6 тижнів.легені проводилася променева терапія в дозі 60 Гр спільно з введенням ;гемцитабіну ;(600 мг/м2 4 рази) та ;цисплатину ;(80 мг/м2 2 рази) протягом 6 тижнів.легені проводилася променева терапія в дозі 60 Гр спільно з введенням ;гемцитабіну ;(600 мг/м2 4 рази) та ;цисплатину ;(80 мг/м2 2 рази) протягом 6 тижнів. Послідовна терапія (перерва > 7 днів): за існуючими даними, введення; гемцитабіну; більш ніж за 7 днів до початку променевої терапії або більш ніж через 7 днів після її завершення не супроводжується збільшенням токсичності, за винятком ураження шкіри, пов'язаного з введенням хіміопрепарату після опромінення. Лікування; гемцитабіном; може бути розпочато через 7 днів після опромінення або після вирішення всіх гострих променевих реакцій. Як при супутньому, так і при послідовному застосуванні ;гемцитабіна ;і променевої терапії можливе променеве ураження опромінених тканин (наприклад, ;езофагіт, коліт і пневмоніт). Інші види взаємодії При одночасному застосуванні з живими атенуйованими вакцинами можлива інтенсифікація процесу реплікації вакцинного вірусу, посилення його побічних/несприятливих ефектів та/або зниження вироблення антитіл в організмі хворого у відповідь на введення вакцини. Імунодепресанти (у тому числі ;азатіоприн, ;хлорамбуцил, глюкокортикоїд, ;циклофосфамід, ;циклоспорин, ;меркаптопурин) збільшують ризик виникнення інфекцій. Дослідження сумісності Геміт не проводилися. Змішувати препарат з іншими лікарськими засобами не рекомендується.Спосіб застосування та дозиВ/в; краплинно протягом 30 хв. Недрібноклітинний рак легені Монотерапія: рекомендована доза препарату - 1000 мг/м2; в 1-й, 8-й і 15-й дні кожного 28-денного циклу. Комбінована терапія з цисплатином: рекомендована доза препарату - 1250 мг/м2; в 1-й і 8-й день кожного 21-денного циклу або 1000 мг/м2; в 1-й, 8-й і 15-й дні кожного -денний цикл. Цисплатин вводиться в дозі 70 мг/м2; в 1-й день циклу на тлі водного навантаження після інфузії препарату Геміта. Комбінована терапія з карбоплатином: рекомендована доза препарату - 1000 або 1200 мг/м2; в 1-й і 8-й день кожного 21-денного циклу. Карбоплатин вводиться в дозі AUC 5 мг/мл/хв у 1-й день циклу після інфузії препарату Геміта. Рак молочної залози Комбінована терапія: як терапія 1-ї лінії при прогресуванні захворювання після неоад'ювантної терапії, що включає антрацикліни, рекомендована доза препарату - 1250 мг/м2; в 1-й і 8-й дні в поєднанні з паклітакселом, який вводиться після введення препарату у дозі 175 мг/м2; в 1-й день кожного 21-денного циклу внутрішньовенно краплинно приблизно протягом 3 год. Уротеліальний рак Монотерапія: рекомендована доза препарату - 1250 мг/м2; в 1-й, 8-й і 15-й дні кожного 28-денного циклу. Комбінована терапія: рекомендована доза препарату - 1000 мг/м2; в 1-й, 8-й і 15-й дні в поєднанні з цисплатином, який вводиться в дозі 70 мг/м2; відразу після інфузії препарату Геміта в 1-й або 2 день кожного 28-денного циклу. Рак яєчників Монотерапія: рекомендована доза препарату - 800-1250 мг/м2; в 1-й, 8-й і 15-й дні кожного 28-денного циклу. Рак підшлункової залози Монотерапія: рекомендована доза препарату - 1000 мг/м2; 1 раз на тиждень протягом 7 тижнів з наступною тижневою перервою. Потім препарат вводиться в 1-й, 8-й та 15-й дні кожного 28-денного циклу. Рак шийки матки (місцерозповсюджений або метастатичний) Комбінована терапія: при місцеворозповсюдженому раку (неоад'ювантно) та при метастатичному раку гемцитабін вводиться в дозі 1250 мг/м2; у 1-му та 8-му дні кожного 21-денного циклу. Цисплатин вводиться після введення препарату Геміту в дозі 70 мг/м2; в 1-й день циклу на фоні гіпергідратації. При місцеворозповсюдженому раку при одночасної променевої терапії препарат Геміта вводиться 1 раз на тиждень протягом 6 тижнів у дозі 125 мг/м2; з наступним (безпосередньо після введення препарату Геміту) введенням цисплатину в дозі 40 мг/м2; променевої терапії. Променеву терапію проводять за 28 фракцій у разовій осередковій дозі 1,8 Гр 5 днів на тиждень до сумарної осередкової дози 50,4 Гр. Зміна дози препарату у зв'язку із проявом гематологічної токсичності Початок циклу лікування. Незалежно від показань перед кожним введенням препарату необхідно оцінювати кількість тромбоцитів та гранулоцитів. Умовою початку лікування є абсолютна кількість нейтрофілів не менше 1500/мкл та кількість тромбоцитів не менше 100000/мкл. У разі розвитку гематологічної токсичності під час проведення циклу терапії доза препарату Геміт може бути зменшена або її введення відкладено відповідно до наступних рекомендацій. 1. Модифікація дози препарату Геміту, що застосовується в монотерапії або в комбінації з цисплатином при лікуванні раку сечового міхура, недрібноклітинного раку легені та раку підшлункової залози: - при абсолютній кількості нейтрофілів >1000/мкл та кількості тромбоцитів >100000/мкл доза не змінюється та становить 100% від попередньої дози; - при абсолютній кількості нейтрофілів 500-1000/мкл або кількості тромбоцитів 50000-100000/мкл доза становить 75% від попередньої дози; - при абсолютній кількості нейтрофілів <500/мкл або кількості тромбоцитів <50000/мкл введення препарату слід відкласти*. 2. Модифікація дози препарату Геміту, що застосовується у комбінації з паклітакселом при лікуванні раку молочної залози: - при абсолютній кількості нейтрофілів ≥1200/мкл та кількості тромбоцитів >75000/мкл доза не змінюється та становить 100% від стандартної дози; - при абсолютній кількості нейтрофілів 1000-1200/мкл або кількості тромбоцитів 50000-75000/мкл доза становить 75% від стандартної дози; - при абсолютній кількості нейтрофілів 700–<1000/мкл та кількості тромбоцитів ≥50000/мкл доза становить 50% від стандартної дози; - при абсолютній кількості нейтрофілів <700/мкл чи кількості тромбоцитів <50000/мкл введення препарату необхідно відкласти**. 3. Модифікація дози препарату Геміту, що застосовується в комбінації з карбоплатином при лікуванні раку яєчників: - при абсолютній кількості нейтрофілів >1500/мкл та кількості тромбоцитів ≥100000/мкл доза не змінюється та становить 100% від стандартної дози; - при абсолютній кількості нейтрофілів 1000-1500/мкл або кількості тромбоцитів 75000-100000/мкл доза становить 50% від стандартної дози; - при абсолютній кількості нейтрофілів <1000/мкл чи кількості тромбоцитів <75000/мкл введення препарату необхідно відкласти**. * ;При збільшенні кількості нейтрофілів до 500/мкл та тромбоцитів до 50000/мкл введення препарату Геміту може бути продовжено в рамках циклу. ** ;Лікування в рамках циклу не відновлюється. Чергове введення препарату Геміт проводиться в 1-й день чергового циклу, коли кількість нейтрофілів досягає значень не менше 1500/мкл і тромбоцитів; - 100000/мкл. Доза препарату Геміта на черговому циклі повинна бути зменшена на 25% при всіх показаннях у випадках, якщо за попереднього циклу спостерігалося: - зниження абсолютної кількості нейтрофілів <500/мкл, що триває понад 5 днів; - зниження абсолютної кількості нейтрофілів <100/мкл, що триває понад 3 дні; - фебрильна нейтропенія; - зниження кількості тромбоцитів <25000/мкл; цикл був відкладений більш ніж на 1 тиждень через гематологічну токсичність. Спосіб введення Інфузійне введення препарату Геміт зазвичай добре переноситься пацієнтами і може проводитися в амбулаторних умовах. У разі екстравазації інфузію припиняють та відновлюють введення препарату в іншу вену. Після введення препарату Геміт пацієнт повинен спостерігатися протягом деякого часу. Особливі групи пацієнтів Пацієнти з порушенням функції печінки та нирок. ;Застосовувати препарат Геміту у хворих з печінковою недостатністю або з порушеною функцією нирок слід з обережністю, т.к. достатніх даних щодо застосування препарату ця категорія пацієнтів не має. Ниркова недостатність помірної або середньої тяжкості (швидкість клубочкової фільтрації від 30 до 80 мл/хв) не помітно впливає на фармакокінетику гемцитабіну. Літні пацієнти (>65 років). Препарат Геміту добре переноситься пацієнтами старше 65 років. Специфічних рекомендацій щодо зміни дози препарату для цієї популяції відсутні. Діти (<18 років). ;Препарат Геміт не рекомендується призначати дітям до 18 років у зв'язку з недостатньою інформацією з безпеки та ефективності препарату в даній популяції. Рекомендації щодо приготування розчину для інфузій Як розчинник використовується лише 0,9% розчин натрію хлориду без консервантів. Для приготування розчину для інфузій вміст флакона 200 мг розчиняють не менш ніж у 5 мл, 1000 мг; - не менше ніж у 25 мл і 1400 мг; - не менш ніж у 35 мл 0,9% розчину натрію хлориду для ін'єкцій. Кожен флакон акуратно збовтують до повного розчинення ліофілізату. Отриманий розчин має бути прозорим. Максимальна концентрація гемцитабіну не повинна перевищувати 40 мг/мл. Використання розчинів з концентрацією вище 40 мг/мл може супроводжуватися неповним розчиненням. Приготовлений розчин препарату Геміту, що містить потрібну дозу препарату, перед введенням розбавляють 0,9% розчином натрію хлориду для ін'єкцій у кількості, достатній для 30-хвилинної внутрішньовенної інфузії. Перед парентеральним введенням необхідно візуально контролювати приготовлений розчин на наявність механічних домішок та зміну кольору. Приготовлений розчин препарату Геміта стабільний з фізичної та хімічної точки зору протягом 24 годин за умови, що він зберігався при контрольованій кімнатній температурі (від 20 до 25°C). З мікробіологічної точки зору, приготовлений розчин повинен бути використаний негайно. У випадку, якщо приготований розчин не був використаний відразу і його приготування проводилося в контрольованих та валідованих асептичних умовах, час зберігання зазвичай становить не більше ніж 24 години при кімнатній температурі (від 20 до 25 °C).Запобіжні заходи та особливі вказівкиЛікування Гемітою можна проводити лише під наглядом лікаря, який має досвід проведення протипухлинної хіміотерапії. Перед кожним введенням препарату необхідно визначати лейкоцитарну формулу та кількість тромбоцитів у крові. При ознаках пригнічення функції кісткового мозку, спричиненого Гемітою, необхідно припинити лікування або скоригувати дозу. Необхідно проводити регулярне обстеження хворого та оцінку функції нирок та печінки. Геміти при метастазах у печінці, при гепатиті та алкоголізмі в анамнезі, а також при цирозі печінки збільшує ризик розвитку печінкової недостатності. При появі ознак розвитку небажаних явищ з боку дихальної системи (наприклад, набряк легень, інтерстиціальний пневмоніт або респіраторний дистрес-синдром у дорослих) на фоні лікування Гемітою лікування слід припинити та призначити відповідну терапію. При появі перших ознак мікроангіопатичної гемолітичної анемії, таких як швидке зниження гемоглобіну з супутньою тромбоцитопенією, підвищення сироваткової концентрації білірубіну, креатиніну, азоту, сечовини або підвищення активності ЛДГ, препарат слід відмінити. Збільшення тривалості інфузії та частоти введень призводить до зростання токсичності. Залежно від ступеня токсичності дозу можна знижувати протягом кожного циклу або з початком нового циклу ступінчасто. Під час лікування та протягом 6 місяців після закінчення лікування препаратом слід використовувати надійні методи контрацепції. Чоловікам, які отримують Геміт, рекомендується вдатися до кріоконсервації сперми до початку лікування у зв'язку з ризиком безпліддя, зумовленим застосуванням даного препарату. Гемцитабін можна починати вводити після дозволу гострих променевих реакцій або не раніше, ніж через 7 днів після закінчення променевої терапії. Гемцитабін; в монотерапії або в комбінації з іншими протипухлинними засобами проявляє активність при прогресуючому дрібноклітинному раку легені, прогресуючому раку яєчка і раку жовчних проток. Дані про вплив терапії Гемітою на здатність керувати транспортним засобом та працювати з механізмами відсутні, однак деякі побічні дії препарату, такі як підвищена сонливість, можуть негативно впливати на здатність керувати автомобілем та виконання потенційно небезпечних видів діяльності, що вимагають підвищеної концентрації уваги та швидкості психомоторних реакцій. що вимагає дотримання обережності.Умови відпустки з аптекЗа рецептомВідео на цю тему
879,00 грн
844,00 грн
Склад, форма випуску та упаковкаЛіофілізат – 1 фл.: гемцитабін (у формі гідрохлориду) 1000 мг. Флакони (1) - пачки картонні.Опис лікарської формиЛіофілізат для приготування розчину для інфузії білого або майже білого кольору.Фармакотерапевтична групаПротипухлинний засіб, антиметаболіт.ФармакокінетикаCmax гемцитабіну (від 3.2 до 45.5 мкг/мл) досягається через 5 хвилин після закінчення інфузій. Фармакокінетичний аналіз досліджень з одноразовим та багаторазовим введенням доз показує, що Vd значною мірою залежить від статі. Зв'язування гемцитабіну з білками плазми незначне. В організмі гемцитабін швидко метаболізується під дією цитидиндезамінази в печінці, нирках, крові та інших тканинах, в результаті чого утворюються гемцитабін моно-, ді-і трифосфати (dFdCMP, dFdCDP і dFdCTP), з яких активними вважаються dFdCDP і dFd. Гемцитабін швидко виводиться з організму з сечею переважно у вигляді неактивного метаболіту 2'-дезокси-2', 2'-дифторуридину. Менше 10% введеної внутрішньовенної дози виявляється у сечі у формі незміненого гемцитабіну. Системний кліренс, який коливається приблизно від 30 л/год/м2 до 90 л/год/м2, залежить від віку та статі: швидкість виведення у жінок приблизно на 25% нижче, ніж у чоловіків; як у чоловіків, і у жінок швидкість виведення знижується з віком. T1/2 коливається від 42 хв до 94 хв. При дотриманні рекомендованого режиму дозування повне виведення гемцитабіну відбувається протягом 5-11 годин від початку інфузії. При введенні раз на тиждень гемцитабін не накопичується в організмі. Комбінована терапія гемцитабіном та паклітакселом. При сумісному введенні гемцитабіну та паклітакселу фармакокінетика препаратів не змінюється. Комбінована терапія гемцитабіном та карбоплатином. При сумісному введенні гемцитабіну та карбоплатину фармакокінетика гемцитабіну не змінюється. Порушення функції нирок. Ниркова недостатність легкого або помірного ступеня (кліренс креатиніну 30-80 мл/хв) не істотно впливає на фармакокінетику гемцитабіну.ФармакодинамікаПротипухлинний засіб, антиметаболіт групи аналогів піримідину, пригнічує синтез ДНК. Виявляє циклоспецифічність, діючи на клітини у фазах S та Gl/S. Метаболізується у клітині під дією нуклеозидкіназ до активних дифосфатних та трифосфатних нуклеозидів. Дифосфатні нуклеозиди пригнічують дію рибонуклеотидредуктази (єдиного ферменту, що каталізує утворення дезоксинуклеозидтрифосфатів, необхідних для синтезу ДНК). Трифосфатні нуклеозиди здатні вбудовуватися в ланцюжок ДНК (меншою мірою РНК), що призводить до припинення подальшого синтезу ДНК та запрограмованої загибелі клітини (апоптоз). Гемцитабін є також сильним радіосенсибілізуючим засобом навіть у концентраціях нижчих за цитотоксичні.Клінічна фармакологіяПротипухлинний препарат. Антиметаболіт.Показання до застосуваннямісцевопоширений або метастатичний недрібноклітинний рак легені як терапії першої лінії в комбінації з цисплатином, а також у монотерапії у літніх пацієнтів з функціональним статусом, рівним 2; нерезектабельний, місцеворецидивний або метастатичний рак молочної залози у складі комбінованої терапії з паклітакселом після проведення неоад'ювантної та/або ад'ювантної терапії з включенням антрациклінів за відсутності протипоказань до їх призначення; місцевопоширений або метастатичний уротеліальний рак (рак сечового міхура, ниркової балії, сечоводів, уретри); місцевопоширений або метастатичний епітеліальний рак яєчників як монотерапія або у поєднанні з карбоплатином у пацієнтів з прогресуванням захворювання після проведення першої лінії терапії на основі платиносмістких препаратів; місцевопоширений або метастатичний рак підшлункової залози; місцеворозповсюджений або метастатичний рак шийки матки.Протипоказання до застосуванняпідвищена чутливість до активної речовини або до будь-якої з допоміжних речовин; вагітність та період годування груддю; дитячий вік до 18 років (відсутність достатніх даних щодо ефективності та безпеки). З обережністю: при порушенні функції печінки та/або нирок, пригніченні кістковомозкового кровотворення (у тому числі на тлі супутньої променевої або хіміотерапії), серцево-судинних захворюваннях в анамнезі, при метастатичному ураженні печінки, гепатиті, алкоголізмі, при одночасно проведеній променевій інфекційні захворювання вірусної, грибкової або бактеріальної природи (у тому числі вітряної віспи, що оперізує лишаї).Вагітність та лактаціяПротипоказаний: вагітність та період годування груддю. Протипоказаний дітям до 18 років (відсутність достатніх даних щодо ефективності та безпеки).Побічна діяПобічні реакції, що зустрічалися частіше, ніж у поодиноких випадках, перераховані відповідно до наступної градації: дуже часто (> 10%); часто (> 1% до 0.1% до 0.01% до З боку органів кровотворення: часто – лейкопенія, нейтропенія, тромбоцитопенія, анемія; часто – фебрильна нейтропенія; дуже рідко – тромбоцитоз. З боку системи травлення: дуже часто – нудота, блювання, підвищення активності “печінкових” трансаміназ (аспартатамінотрансферази, аланінамінотрансферази), лужної фосфатази; часто – анорексія, діарея, запор, стоматит, підвищення концентрації білірубіну; рідко – підвищення активності гамма-глутамілтрансферази; частота не може бути оцінена на підставі наявних даних - ішемічний коліт, токсичне ураження печінки, включаючи печінкову недостатність з летальним кінцем. З боку сечовидільної системи: дуже часто – гематурія та протеїнурія легкого ступеня; частота не може бути оцінена на підставі наявних дачних – гостра ниркова недостатність, клінічні ознаки та симптоми, схожі з гемолітико-уремічним синдромом (зниження гемоглобіну, тромбоцитопенія, збільшення вмісту білірубіну, креатиніну, сечовини та/або лактатдегідрогенази у сироватці). З боку шкіри та шкірних придатків: дуже часто – шкірні висипання, що супроводжуються свербінням, алопеція; часто - свербіж шкіри, підвищена пітливість; рідко - виразки, утворення бульбашок, дуже рідко - виражені шкірні реакції, включаючи десквамацію та бульозні висипання; частота може бути оцінена - синдром Лайелла, синдром Стівенса-Джонсона. З боку дихальної системи: дуже часто – задишка; часто – кашель, риніт, нечасто – бронхоспазм, інтеретиційна пневмонія; частота може бути оцінена - набряк легені, гострий респіраторний дистресс-синдром. З боку серцево-судинної системи: рідко – зниження артеріального тиску, інфаркт міокарда, частота не може бути оцінена – аритмія (переважно суправентрикулярна), серцева недостатність, клінічні ознаки периферичного васкуліту та гангрени. З боку нервової системи: часто – головний біль, підвищена сонливість, безсоння; частота може бути оцінена - інсульт. Інші: дуже часто – почуття нездужання, грипоподібний синдром, периферичні набряки; часто - підвищення температури тіла, озноб, астенія, біль у спині, міалгія; рідко – набряклість особи, реакції у місці введення; дуже рідко – анафілактичні реакції.Взаємодія з лікарськими засобамиСпецифічних досліджень взаємодій гемцитабіну не проводилося. Променева терапія Супутня променева терапія (одночасно із введенням гемцитабіну або з інтервалом Послідовна терапія (перерва > 7 днів): за існуючими даними, введення гемцитабіну більш ніж за 7 днів до початку променевої терапії або більш ніж через 7 днів після завершення не супроводжується збільшенням токсичності, за винятком ураження шкіри, пов'язаного з введенням хіміопрепарату після опромінення. Лікування гемцитабіном може бути розпочато через 7 днів після опромінення або після розв'язання всіх гострих променевих реакцій. Як при супутньому, так і при послідовному застосуванні гемцитабіну і променевої терапії можливе променеве ураження тканин, що опромінюються (напр., езофагіт, коліт і пневмоніт). Імунодепресанти (азатіоприн, хлорамбуцил, глюкокортикостероїди, циклофосфамід, циклоспорин, меркаптопурин) збільшують ризик розвитку інфекцій. Інші види взаємодії При одночасному застосуванні з живими вірусними вакцинами можлива інтенсифікація процесу реплікації вакцинного вірусу посилення його побічних/несприятливих ефектів та/або зниження вироблення антитіл в організмі хворого у відповідь на введення вакцини. Тому через ризик системних, можливо летальних ускладнень, особливо у хворих зі зниженим імунним статусом, інтервал між застосуванням гемцитабіну та таких вакцин має бути не менше ніж 3 місяці або більше (до 12 місяців) залежно від імунного статусу хворого. Дослідження сумісності гемцитабіну не проводились. Не можна змішувати гемцитабін з іншими лікарськими засобами.Спосіб застосування та дозиГемцитабін вводиться внутрішньовенно краплинно протягом 30 хвилин. Недрібноклітинний рак легені Монотерапія: доза препарату, що рекомендується, - 1000 мг/м 2 в 1, 8 і 15 дні кожного 28-денного циклу. Комбінована терапія з цисплатином: рекомендована доза препарату - 1250 мг/м 2 на 1 та 8 день кожного 21-денного циклу або 1000 мг/м 2 на 1, 8 та 15 дні кожного 28-денного циклу Цисплатин вводиться у дозі 70- /м 2 в перший день циклу на тлі водного навантаження після інфузії гемцитабіну. Комбінована терапія з карбоплатином: рекомендована доза препарату – 1000 мг/м 2 або 1200 мг/м 2 на 1 та 8 день кожного 21-денного циклу. Карбоплатин вводиться в дозі AUC 5.0 мг/мл*хв у 1 день циклу після інфузії гемцитабіну. Рак молочної залози Комбінована терапія: як терапія 1-ї лінії при прогресуванні захворювання після неоад'ювантної терапії, що включає антрацикліни; рекомендована доза препарату - 1250 мг/м 2 в 1-й та 8-й дні у поєднанні з паклітакселом у дозі 175 мг/м 2 , який вводиться в 1-й день кожного 21-денного циклу внутрішньовенно краплинно приблизно протягом 3 год, перед введенням гемцитабіну. Уротеліальний рак Монотерапія: доза препарату, що рекомендується, - 1250 мг/м 2 в 1, 8 і 15 дні кожного 28-денного циклу. Комбінована терапія: рекомендована доза препарату - 1000 мг/м 2 в 1-й, 8-й та 15-й дні у поєднанні з цисплатином, який вводиться в дозі 70 мг/м 2 відразу після інфузії гемцитабіну в 1-й або 2 -й день кожного 28-денного циклу Епітеліальний рак яєчників Монотерапія: рекомендована доза препарату - 800-1250 мг/м 2 в 1-й, 8-й та 15-й дні кожного 28-денного циклу. Комбінована терапія: рекомендована доза препарату - 1000 мг/м 2 в 1-й та 8-й дні у поєднанні з карбоплатином у дозі AUC4.0 мг/мл*хв, який вводиться одразу після інфузії гемцитабіну у 1-й день кожного 21- денного циклу. Рак підшлункової залози Монотерапія: рекомендована доза препарату - 1000 мг/м 2 1 раз на тиждень протягом 7 тижнів з наступною тижневою перервою. Потім препарат вводиться в 1-й, 8-й та 15-й дні кожного 28-денного циклу. Рак шийки матки (місцерозповсюджений або метастатичний) Комбінована терапія: При місцеворозповсюдженому раку (неоад'ювантно) та при метастатичному раку гемцитабін вводиться в дозі 1250 мг/м 2 у 1-му та 8-му дні кожного 21-денного циклу. Цисплатин вводиться в дозі 70 мг/м 2 після введення гемцитабіну в 1-й день циклу на тлі гіпергідратації. Коректор дози препарату у зв'язку із явищами гематологічної токсичності Початок циклу лікування Незалежно від показань, перед кожним введенням препарату необхідно оцінювати чисто тромбоцити та гранулоцити. Умовою початку лікування є абсолютна кількість нейтрофілів не менше 1500/мкл та кількість тромбоцитів не менше 100000/мкл. У разі розвитку гематологічної токсичності під час проведення циклу терапії доза гемцитабіну може бути зменшена або введіть її відкладено відповідно до наступних рекомендацій: Модифікація дози гемцитабіну, що застосовується в монотерапії або в комбінації з цисплатином при лікуванні раку сечового міхура, недрібноклітинного раку легені та раку підшлункової залози. Абсолютна кількість нейтрофілів (1 мкл) Кількість тромбоцитів (1 мкл) % від стандартної дози > 1000 і > 100 000 100 500 – 1000 або 50000 – 100000 75 < 500 або < 50000 Відкласти введення* * При збільшенні кількості нейтрофілів до 500/мкл та тромбоцитів до 50000/мкл введення гемцитабіну може бути продовжено в рамках циклу Модифікація дози гемцитабіну, що застосовується у комбінації з паклітакселом при лікуванні раку молочної залози. Абсолютна кількість нейтрофілів (1 мкл) Кількість тромбоцитів (1 мкл) % від стандартної дози ≥ 1200 і > 75 000 100 1000 - < 1200 або 50000 – 75000 75 700 - < 1000 і ≥ 50000 50 < 700 або < 50000 Відкласти введення* * Лікування в рамках циклу не поновлюється. Чергове введення гемцитабіну проводиться в 1 день чергового циклу при відновленні кількості нейтрофілів як мінімум до 1500/мкл і тромбоцитів до 100000/мкл Модифікація дози гемцитабіну, що застосовується в комбінації з карбоплатином при лікуванні раку яєчників Абсолютна кількість нейтрофілів (1 каст) Кількість тромбоцитів (1 мкл) % від стандартної дози > 1500 і ≥ 100000 100 1000 – 1500 або 75000 – 100000 50 < 1000 або < 75000 Скасування вступу* * Лікування в рамках циклу не поновлюється. Чергове введення гемцитабіну проводиться в 1 день чергового циклу при досягненні кількості нейтрофілів як мінімум до 1500/мкл та тромбоцитів до 100000/мкл Доза гемцитабіну на черговому циклі повинна бути зменшена на 25% при всіх показаннях у випадках, якщо за попереднього циклу спостерігалося: зниження абсолютного чиста нейтрофілів < 500/мкл, що триває понад 5 днів; зниження абсолютної кількості нейтрофілів < 100/мкл, що триває понад 3 дні; фебрильна нейтропенія; зниження чистої тромбоцитів < 25000/мкл; цикл був відкладений більш ніж на 1 тиждень через гематологічну токсичність. Корекція дози препарату у зв'язку із явищами негематологічної токсичності Для виявлення негематологічної токсичності повинні проводитись періодичний фізикальний огляд та контроль функцій печінки та нирок. Доза препарату може бути зменшена у кожному наступному циклі або протягом вже розпочатого циклу залежно від ступеня прояву токсичності препаратів, призначених пацієнтові. У разі тяжкої (3 або 4 ступінь) негематологічної токсичності, за винятком випадків нудоти/блювоти, терапію гемцитабіном слід призупинити або знизити величину дозування залежно від рішення лікаря. Рішення про відновлення лікування приймає лікар. Спосіб введення Інфузійне введення гемцитабіну зазвичай добре переноситься пацієнтами та може проводитися в амбулаторних умовах. У разі екстравазації інфузію припиняють та відновлюють введення препарату в іншу вену. Після введення гемцитабіну пацієнт повинен спостерігатися протягом певного часу. Особливі групи пацієнтів Пацієнти з порушенням функції печінки та нирок: застосовувати гемцитабін у хворих з печінковою недостатністю або з порушеною функцією нирок слід з обережністю, оскільки достатніх даних щодо застосування препарату у цієї категорії пацієнтів немає. Ниркова недостатність помірної або середньої тяжкості (швидкість клубочкової фільтрації від 30 мл/хв до 80 мл/хв) не помітно впливає на фармакокінетику гемцитабіну. Літні пацієнти (>65 років): гемцитабін добре переноситься пацієнтами старше 65 років. Специфічних рекомендацій щодо зміни дози препарату для цієї популяції відсутні. Діти (< 18 років): гемцитабін не рекомендується призначати дітям до 18 років у зв'язку з недостатньою інформацією з безпеки та ефективності препарату в даній популяції. Рекомендації щодо приготування розчину для інфузій Як розчинник використовується тільки 0.9% розчин натрію хлориду без консервантів. Для приготування розчину препарату у флакон повільно вводять необхідну кількість 0.9% розчину хлориду натрію для ін'єкцій (не менше кількості, зазначеної в таблиці нижче) і акуратно струшують флакон до повного розчинення вмісту. Дозування препарату у флаконі Необхідний об'єм 0.9% розчину хлориду натрію для ін'єкцій Об'єм відновленого розчину Концентрація гемцитабіну в розчині 200 мг 5 мл 5.26 мл 38 мг/мл 1000 мг 25 мл 26.3 мл 38 мг/мл 1500 мг 37.5 мл 39.5 мл 38 мг/мл Отриманий розчин має бути прозорим. Максимальна концентрація відновленого розчину гемцитабіну не повинна перевищувати 38 мг/мл, оскільки при більш високих концентраціях можливе неповне розчинення препарату. Приготовлений розчин гемцитабіну, що містить потрібну дозу препарату, перед введенням розбавляють 0.9% розчином натрію хлориду для ін'єкцій у кількості, достатньому для 30-хвилинної внутрішньовенної інфузії. Перед парентеральним введенням розчину препарату слід переконатися у відсутності в ньому нерозчинених частинок та зміни кольору розчину Приготовлений розчин препарату призначений лише для одноразового застосування. Весь невикористаний препарат має бути утилізовано.ПередозуванняСимптоми: мієлодепресія, парестезія, виражена шкірна висипка. При введенні гемцитабіну в дозах до 5700 мг/м2 внутрішньовенно краплинно за 30 хвилин кожні 2 тижні ознак передозування не спостерігалося. Антидот для гемцитабіну невідомий. При підозрі на передозування гемцитабіну слід контролювати рівень цитопенії та при необхідності призначити симптоматичну терапію.Запобіжні заходи та особливі вказівкиЛікування гемцитабіном можна проводити лише під наглядом лікаря, який має досвід застосування протипухлинної хіміотерапії. Перед кожним введенням гемцитабіну необхідно контролювати кількість тромбоцитів, лейкоцитів та гранулоцитів у крові. При ознаках пригнічення функції кісткового мозку, спричиненого препаратом, необхідно припинити лікування або скоригувати дозу. Зазвичай пригнічення функції кісткового мозку має короткостроковий характер, не вимагає зниження дози і рідко призводить до необхідності переривання лікування. Показники периферичної крові можуть погіршуватися після переривання терапії гемцитабіном. При застосуванні гемцитабіну у комбінації з іншими протипухлинними хіміопрепаратами необхідно враховувати ризик кумулятивного пригнічення функції кісткового мозку. Необхідно проводити регулярне обстеження хворого та оцінку функції нирок та печінки. Введення гемцитабіну при метастазах у печінці, при гепатиті та алкоголізмі в анамнезі, а також при цирозі печінки збільшує ризик розвитку печінкової недостатності. При появі ознак розвитку небажаних явищ з боку дихальної системи (наприклад, набряк легенів, інтерстиціальний пневмоніт або респіраторний дистрес-синдром у дорослих) на тлі лікування гемцитабіном лікування слід припинити та призначити відповідну терапію. При появі перших ознак мікроангіопатичної гемолітичної анемії, таких як швидке зниження гемоглобіну з супутньою тромбоцитопенією, підвищення сироваткової концентрації білірубіну, креатиніну, азоту сечовини або підвищення активності лактатдегідрогенази, гемцитабін повинен бути скасований. Збільшення тривалості інфузії та частоти введень призводить до зростання токсичності. Ризик шкірних реакцій зростає за наявності променевої терапії в анамнезі. Залежно від ступеня токсичності дозу можна знижувати протягом кожного циклу або з початком нового циклу ступінчасто. Під час лікування та протягом 6 місяців після закінчення терапії гемцитабіном слід використовувати надійні методи контрацепції. Чоловікам, які отримують гемцитабін, рекомендується вдатися до кріоконсервації сперми до початку лікування через ризик безпліддя, зумовлений застосуванням даного препарату. При лікуванні пацієнтів, які перебувають на контрольованій натрієвій дієті, слід враховувати вміст у препараті натрію в наступних кількостях: флакон 200 мг Гемцитабіну медак містить 3.5 мг ( флакон 1000 мг Гемцитабіну медак містить 17.5 мг ( флакон 1500 мг Гемцитабіну медак містить 26.3 мг ( Вплив на здатність керувати транспортним засобом та працювати з механізмами. Дані про вплив терапії гемцитабіном на здатність керувати транспортним засобом та працювати з механізмами відсутні, однак деякі побічні дії препарату, такі як підвищена сонливість, можуть негативно впливати на здатність виконувати такі дії. У період лікування гемцитабіном необхідно дотримуватися обережності при керуванні транспортними засобами та зайнятті потенційно небезпечними видами діяльності, що вимагають підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
1 389,00 грн
1 346,00 грн
Склад, форма випуску та упаковкаКонцентрат для виготовлення розчину для інфузій 1 мл: гемцитабін 10 мг. 100 мл - флакони (1) - картонні пачки.Фармакотерапевтична групаПротипухлинний засіб. Чинить цитостатичну дію, яка пов'язана з інгібуванням синтезу ДНК. У клітині метаболізується до активних дифосфатних та трифосфатних нуклеозидів. Дифосфатні нуклеозиди пригнічують дію рибонуклеотидредуктази, за участю якої у клітині утворюються дезоксинуклеозидтрифосфати, необхідні для синтезу ДНК, що призводить до зниження їх концентрації у клітині. Трифосфатні нуклеозиди активно конкурують за включення до ланцюга ДНК, а також можуть включатися до РНК. Після вбудовування внутрішньоклітинних метаболітів гемцитабіну в ланцюг ДНК до ланцюгів, що ростуть, додається один додатковий нуклеотид, що призводить до повного інгібування подальшого синтезу ДНК і запрограмованої загибелі клітини.ФармакокінетикаПри внутрішньовенній інфузії гемцитабіну в дозах 500-2592 мг/м2 протягом 0.4-1.2 години Cmax у плазмі становила 3.2-45.5 мкг/мл і визначалася протягом 5 хв наприкінці інфузії. Vd у центральній частині становить 12.4 л/м2 у жінок та 17.5 л/м2 у чоловіків (індивідуальні відмінності – 91.9%). Vd у периферичній частині становить 47.4 л/м2 та не залежить від підлоги. Зв'язування із білками практично відсутнє. Системний кліренс варіює від 29.2 л/год/м2 до 92.2 л/год/м2. У жінок кліренс приблизно на 25% нижчий, ніж у чоловіків. Менше 10% виводиться із сечею у незміненому вигляді. Нирковий кліренс становить 2-7 л/год/м2. T1/2 залежить від віку та статі та становить 42-94 хв. При введенні один раз на тиждень гемцитабін не кумулює. Гемцитабін швидко метаболізується за участю цитидиндеамінази у печінці, нирках, крові та інших тканинах. При внутрішньоклітинному метаболізмі активної речовини утворюються моно-, ди- та трифосфати гемцитабіну, які мають фармакологічну активність. Ці метаболіти не визначаються ні у плазмі, ні у сечі. Основний метаболіт 2-деокси-2,2-дифлуороуридин не має фармакологічної активності і визначається в плазмі та сечі.Клінічна фармакологіяПротипухлинний препарат. Антиметаболіт.Показання до застосуванняНедрібноклітинний рак легені (IIIa-IV стадії); пізні карциноми підшлункової залози.Протипоказання до застосуванняПідвищена чутливість до гемцитабіну.Вагітність та лактаціяБезпека гемцитабіну при вагітності у людини не вивчена. В експериментальних дослідженнях показано, що гемцитабін має ембріо- та фетотоксичну дію, негативно впливає на перебіг вагітності та постнатальний розвиток. Слід уникати застосування гемцитабіну при вагітності. Жінкам дітородного віку під час лікування необхідно використовувати надійні методи контрацепції. За необхідності застосування в період лактації слід вирішити питання про припинення грудного вигодовування.Побічна діяЗ боку системи кровотворення: лейкопенія, тромбоцитопенія, анемія. З боку травної системи: нудота, блювання, діарея; рідко – запор. З боку сечовидільної системи: протеїнурія, гематурія; рідко – периферичні набряки; у поодиноких випадках – ниркова недостатність. Дерматологічні реакції: висипання на шкірі, свербіж, алопеція, стоматит; рідко - лущення, везикульозний висип, екзема. З боку лабораторних показників: транзиторне підвищення активності печінкових трансаміназ, ЛФ, збільшення концентрації білірубіну в плазмі. З боку дихальної системи: рідко – бронхоспазм, задишка. З боку ЦНС та периферичної нервової системи: рідко – сонливість, слабкість, парестезії. З боку серцево-судинної системи: рідко – артеріальна гіпотензія, набряк легенів; у поодиноких випадках – інфаркт міокарда, аритмії. Інші: грипоподібний синдром.Взаємодія з лікарськими засобамиРизик розвитку та тяжкість лейкопенії та тромбоцитопенії підвищується після попередньої терапії цитостатиками.Спосіб застосування та дозиВстановлюють індивідуально, залежно від показань та стадії захворювання, стану системи кровотворення, схеми протипухлинної терапії.Запобіжні заходи та особливі вказівкиМає деяку активність при пізніх стадіях раку молочної залози, яєчників, нирок, сечового міхура і передміхурової залози, дрібноклітинному раку легень. З обережністю застосовують у разі порушення процесів кровотворення; порушення функції печінки та/або нирок. У період лікування слід регулярно проводити контроль картини периферичної крові. При розвитку токсичного гематологічного ефекту потрібна корекція режиму дозування залежно від ступеня лейкопенії та тромбоцитопенії. Безпека та ефективність застосування гемцитабіну у дітей не вивчена. Вплив на здатність до керування автотранспортом та управління механізмами У період лікування слід утримуватися від потенційно небезпечних видів діяльності, що потребують підвищеної уваги та швидкості психомоторних реакцій.Умови відпустки з аптекЗа рецептомВідео на цю тему
402,00 грн
363,00 грн
Склад, форма випуску та упаковкаКонцентрат для виготовлення розчину для інфузій 1 мл: гемцитабін 10 мг. 20 мл - флакони (1) - картонні пачки.Фармакотерапевтична групаПротипухлинний засіб. Чинить цитостатичну дію, яка пов'язана з інгібуванням синтезу ДНК. У клітині метаболізується до активних дифосфатних та трифосфатних нуклеозидів. Дифосфатні нуклеозиди пригнічують дію рибонуклеотидредуктази, за участю якої у клітині утворюються дезоксинуклеозидтрифосфати, необхідні для синтезу ДНК, що призводить до зниження їх концентрації у клітині. Трифосфатні нуклеозиди активно конкурують за включення до ланцюга ДНК, а також можуть включатися до РНК. Після вбудовування внутрішньоклітинних метаболітів гемцитабіну в ланцюг ДНК до ланцюгів, що ростуть, додається один додатковий нуклеотид, що призводить до повного інгібування подальшого синтезу ДНК і запрограмованої загибелі клітини.ФармакокінетикаПри внутрішньовенній інфузії гемцитабіну в дозах 500-2592 мг/м2 протягом 0.4-1.2 години Cmax у плазмі становила 3.2-45.5 мкг/мл і визначалася протягом 5 хв наприкінці інфузії. Vd у центральній частині становить 12.4 л/м2 у жінок та 17.5 л/м2 у чоловіків (індивідуальні відмінності – 91.9%). Vd у периферичній частині становить 47.4 л/м2 та не залежить від підлоги. Зв'язування із білками практично відсутнє. Системний кліренс варіює від 29.2 л/год/м2 до 92.2 л/год/м2. У жінок кліренс приблизно на 25% нижчий, ніж у чоловіків. Менше 10% виводиться із сечею у незміненому вигляді. Нирковий кліренс становить 2-7 л/год/м2. T1/2 залежить від віку та статі та становить 42-94 хв. При введенні один раз на тиждень гемцитабін не кумулює. Гемцитабін швидко метаболізується за участю цитидиндеамінази у печінці, нирках, крові та інших тканинах. При внутрішньоклітинному метаболізмі активної речовини утворюються моно-, ди- та трифосфати гемцитабіну, які мають фармакологічну активність. Ці метаболіти не визначаються ні у плазмі, ні у сечі. Основний метаболіт 2-деокси-2,2-дифлуороуридин не має фармакологічної активності і визначається в плазмі та сечі.Клінічна фармакологіяПротипухлинний препарат. Антиметаболіт.Показання до застосуванняНедрібноклітинний рак легені (IIIa-IV стадії); пізні карциноми підшлункової залози.Протипоказання до застосуванняПідвищена чутливість до гемцитабіну.Вагітність та лактаціяБезпека гемцитабіну при вагітності у людини не вивчена. В експериментальних дослідженнях показано, що гемцитабін має ембріо- та фетотоксичну дію, негативно впливає на перебіг вагітності та постнатальний розвиток. Слід уникати застосування гемцитабіну при вагітності. Жінкам дітородного віку під час лікування необхідно використовувати надійні методи контрацепції. За необхідності застосування в період лактації слід вирішити питання про припинення грудного вигодовування.Побічна діяЗ боку системи кровотворення: лейкопенія, тромбоцитопенія, анемія. З боку травної системи: нудота, блювання, діарея; рідко – запор. З боку сечовидільної системи: протеїнурія, гематурія; рідко – периферичні набряки; у поодиноких випадках – ниркова недостатність. Дерматологічні реакції: висипання на шкірі, свербіж, алопеція, стоматит; рідко - лущення, везикульозний висип, екзема. З боку лабораторних показників: транзиторне підвищення активності печінкових трансаміназ, ЛФ, збільшення концентрації білірубіну в плазмі. З боку дихальної системи: рідко – бронхоспазм, задишка. З боку ЦНС та периферичної нервової системи: рідко – сонливість, слабкість, парестезії. З боку серцево-судинної системи: рідко – артеріальна гіпотензія, набряк легенів; у поодиноких випадках – інфаркт міокарда, аритмії. Інші: грипоподібний синдром.Взаємодія з лікарськими засобамиРизик розвитку та тяжкість лейкопенії та тромбоцитопенії підвищується після попередньої терапії цитостатиками.Спосіб застосування та дозиВстановлюють індивідуально, залежно від показань та стадії захворювання, стану системи кровотворення, схеми протипухлинної терапії.Запобіжні заходи та особливі вказівкиМає деяку активність при пізніх стадіях раку молочної залози, яєчників, нирок, сечового міхура і передміхурової залози, дрібноклітинному раку легень. З обережністю застосовують у разі порушення процесів кровотворення; порушення функції печінки та/або нирок. У період лікування слід регулярно проводити контроль картини периферичної крові. При розвитку токсичного гематологічного ефекту потрібна корекція режиму дозування залежно від ступеня лейкопенії та тромбоцитопенії. Безпека та ефективність застосування гемцитабіну у дітей не вивчена. Вплив на здатність до керування автотранспортом та управління механізмами У період лікування слід утримуватися від потенційно небезпечних видів діяльності, що потребують підвищеної уваги та швидкості психомоторних реакцій.Умови відпустки з аптекЗа рецептомВідео на цю тему
1 628,00 грн
230,00 грн
Склад, форма випуску та упаковкаЛіофілізат для приготування суспензії для внутрішньом'язового введення пролонгованої дії, що містить 3,75 мг бусереліну.Опис лікарської формиДозування 3,75 мг – 1 ін'єкція. Ліофілізат для приготування суспензії для внутрішньом'язового введення пролонгованої дії.Фармакотерапевтична групаПротипухлинний засіб, гонадотропін-рилізинг гормону (ГнРГ) аналог.Показання до застосуванняГормонозалежний рак передміхурової залози; Рак молочної залози; Ендометріоз (перед- та післяопераційний періоди); Міома матки; Гіперпластичні процеси ендометрію; Лікування безпліддя (при проведенні програми екстракорпорального запліднення (ЕКО)).Протипоказання до застосуванняВагітність; Період лактації; Підвищена чутливість до компонентів препарату.Взаємодія з лікарськими засобамиОдночасне застосування препарату "Бусерелін-лонг" з препаратами, що містять статеві гормони (наприклад, в режимі індукції овуляції), може сприяти виникненню синдрому гіперстимуляції яєчників. При одночасному застосуванні Бусерелін-лонг може знижувати ефективність гіпоглікемічних засобів.Спосіб застосування та дозиПри гормонозалежному раку передміхурової залози Бусерелін-лонг вводять у дозі 3,75 мг (1 ін'єкція) внутрішньом'язово (в/м) кожні 4 тижні. При лікуванні ендометріозу, гіперпластичних процесів ендометрію препарат вводять у дозі 3,75 мг внутрішньом'язово одноразово кожні 4 тижні. Лікування слід розпочинати у перші п'ять днів менструального циклу. Тривалість лікування – 4-6 місяців. При лікуванні міоми матки Бусерелін-лонг вводять у дозі 3,75 мг внутрішньом'язово одноразово кожні 4 тижні. Лікування слід розпочинати у перші п'ять днів менструального циклу. Тривалість лікування перед операцією 3 місяці, в інших випадках - 6 місяців; При лікуванні безпліддя методом екстракорпорального запліднення (ЕКО) Бусерелін-лонг вводять у дозі 3,75 мг (1 ін'єкція) внутрішньом'язово одноразово на початку фолікулінової (на 2-й день менструального циклу) або в середині лютеїнової фази (21 - 24 дн). менструального циклу, що передує стимуляції. Після блокади гіпофізарної функції, підтвердженої зниженням концентрації естрогенів у сироватці крові не менше, ніж на 50 % від вихідного рівня (зазвичай визначається через 12 - 15 днів після ін'єкції Бусерелін-лонг), за відсутності кіст яєчника (за даними УЗД), товщиною ендометрію більше 5 мм, починається стимуляція суперовуляції гонадотропними гормонами під ультразвуковим моніторингом та контролем рівня естрадіолу у сироватці кровіУмови відпустки з аптекЗа рецептомВідео на цю тему
675,00 грн
629,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
1 384,00 грн
1 354,00 грн
Склад, форма випуску та упаковкаЛіофілізат - 1 фл. Активна речовина: Гемцитабіну гідрохлорид – 1138,5 мг (відповідає гемцитабіну) – 1000 мг; Допоміжні речовини: Маннітол – 1000 мг; Натрію ацетату тригідрат 103,5 мг; Натрію гідроксид qs (для доведення pH до 2,7-3,3); Кислота хлористоводнева qs (для доведення pH до 2,7-3,3). Ліофілізат для виготовлення розчину для інфузій 1000 мг. По 200 мг, 1000 мг або 1500 мг гемцитабіну у флаконі з безбарвного скла (тип I, Е.Ф.), закупореному пробкою з хлорбутилової гуми та обжатий алюмінієвим ковпачком з полімерною захисною кришкою. На флакон наклеюється етикетка. Один флакон разом з інструкцією із застосування у картонній пачці.Опис лікарської формиБіла або майже біла ліофілізована маса чи порошок.Фармакотерапевтична групаПротипухлинний засіб - антиметаболіт.ФармакокінетикаМаксимальна концентрація гемцитабіну в плазмі (від 3,2 мкг/мл до 45,5 мкг/мл) досягається протягом 5 хвилин після закінчення інфузії. Концентрація вихідної речовини в плазмі крові, виміряна після введення дози 1000 мг/м2/30 хвилин, перевищує 5 мкг/мл протягом приблизно 30 хвилин після закінчення інфузії та 0,4 мкг/мл протягом наступної години. Розподіл Обсяг розподілу центрального компартменту становить 12,4 л/м2 у жінок та 17,5 л/м2 у чоловіків (варіабельність між суб'єктами становила 91,9%). Об'єм розподілу периферичного компартменту становив 47,4 л/м2 і залежав від статі. Зв'язування гемцитабіну з білками плазми незначне. Період напіввиведення коливається від 42 хв до 94 хв залежно від статі та віку пацієнта. За дотримання рекомендованого режиму дозування гемцитабін практично повністю виводиться протягом 5-11 годин від початку інфузії. При введенні раз на тиждень гемцитабін не накопичується в організмі. Метаболізм В організмі гемцитабін швидко метаболізується під дією цитидиндезаміназ в печінці, нирках, крові та інших тканинах, в результаті чого утворюються гемцитабін моно-, ді-і трифосфати (dFdCMP, dFdCDP і dFdCTP), з яких активними вважаються dFdCDP і dFd. Ці внутрішньоклітинні метаболіти не виявляються у плазмі крові або сечі. Основний метаболіт гемцитабіну - 2'-дезокси-2',2'-дифторуридин (dFdU), не є активним, визначається у плазмі крові та сечі. Виведення Системний кліренс варіює від 29,2 л/год/м2 до 92,2 л/год/м2, залежно від статі та віку пацієнта (варіабельність між суб'єктами 52,2%). Кліренс у жінок приблизно на 25% нижчий, ніж у чоловіків; як у чоловіків, і у жінок швидкість виведення знижується з віком. При інфузійному введенні гемцитабіну в рекомендованій дозі 1000 мг/м2 протягом 30 хвилин зниження значень кліренсу у жінок і чоловіків не обов'язково вимагає зниження дози препарату. Менше 10% введеної дози виводиться із сечею у незміненому вигляді. Нирковий кліренс становить від 2 до 7 л/год/м2. Протягом тижня після введення гемцитабіну від 92 до 98% від введеної дози виводиться з організму: 99% із сечею, переважно, у вигляді 2'-дезокси-2',2'-дифторуридину, та 1% з фекаліями. Кінетика гемцитабіну трифосфату (dFdCTP) Цей метаболіт виявляється в мононуклеарних клітинах периферичної крові, наведені нижче дані стосуються цих клітин. При введенні гемцитабіну в дозах від 35 до 350 мг/м2 поверхні тіла шляхом 30-хвилинної внутрішньовенної інфузії концентрація dFdCTP зростає пропорційно до дози гемцитабіну, досягаючи величини рівноважної концентрації 0,4-5 мкг/мл. При значеннях концентрації гемцитабіну в плазмі більше 5 мкг/мл подальшого підвищення концентрації dFdCTP не відбувається, що свідчить про насичення процесу утворення цього метаболіту. Період напіввиведення dFdCTP у термінальній фазі становить 0,7-12 год. Кінетика 2'-дезокси-2',2'-дифторурідіна Максимальні значення концентрації у плазмі (через 3-15 хвилин після закінчення 30-хвилинної інфузії препарату у дозі 1000 мг/м2): 28-52 мкг/мл. Залишкова концентрація при застосуванні препарату один раз на тиждень: 0,07-1,12 мкг/мл без явних ознак накопичення. Процес зниження концентрації dFdU в плазмі має трифазний характер, середній період напіввиведення в заключній фазі становить 65 годин (діапазон 33-84 год). Ступінь утворення dFdU із вихідної речовини: 91-98%. Середній обсяг розподілу центрального компартменту: 18 л/м2 (діапазон 11-22 л/м2). Середнє значення обсягу розподілу у стаціонарній фазі (Vss): 150 л/м2 (в діапазоні 96-228 л/м2). Препарат добре розподіляється у тканинах. Середнє значення кліренсу: 2,5 л/год/м2 (в діапазоні 1-4 л/год/м2). Виведення із сечею: повне. Комбінована терапія гемцнтабіном та паклітакселом При сумісному застосуванні гемцитабіну та паклітакселу фармакокінетика препаратів не змінюється. Комбінована терапія гемцитабіном та карбоплатином При сумісному застосуванні гемцитабіну та карбоплатину фармакокінетика гемцитабіну не змінюється. Порушення функції нирок Ниркова недостатність легкого або помірного ступеня (швидкість клубочкової фільтрації 30-80 мл/хв) не істотно впливає на фармакокінетику гемцитабіну.ФармакодинамікаПротипухлинний засіб, антиметаболіт групи аналогів піримідину, пригнічує синтез ДНК. Виявляє циклоспецифічність, діючи на клітини у фазах S та G1/S. Метаболізується у клітині під дією нуклеозидкіназ до активних дифосфатних та трифосфатних нуклеозидів. Дифосфатні нуклеозиди пригнічують дію рибонуклеотидредуктази (єдиного ферменту, що каталізує утворення дезоксинуклеозидтрифосфатів, необхідних для синтезу ДНК). Трифосфатні нуклеозиди здатні вбудовуватися в ланцюжок ДНК (меншою мірою РНК), що призводить до припинення подальшого синтезу ДНК та запрограмованої загибелі клітини (апоптозу). Гемцитабін є також сильним радіосенсибілізуючим засобом навіть у концентраціях нижчих за цитотоксичні.Показання до застосуванняМісцевий або метастатичний недрібноклітинний рак легені як терапія першої лінії в комбінації з цисплатином або карбоплатином, а також у монотерапії у літніх пацієнтів з функціональним статусом, рівним 2. Нерезектабельний, місцеворецидивний або метастатичний рак молочної залози у складі комбінованої терапії з паклітакселом після проведення неоад'ювантної та/або ад'ювантної терапії з включенням антрациклінів за відсутності протипоказань до їх призначення. Місцевий або метастатичний уротеліальний рак (рак сечового міхура, ниркової балії, сечоводів, уретри). Місцево поширений або метастатичний епітеліальний рак яєчників як монотерапія або у поєднанні з карбоплатином у пацієнтів з прогресуванням захворювання після проведення першої лінії терапії на основі платинових препаратів. Місцевий або метастатичний рак підшлункової залози. Місцевий або метастатичний рак шийки матки. Рак жовчовивідних шляхів. Показана ефективність гемцитабіну при поширеному дрібноклітинному раку легені та поширеному рефрактерному раку яєчка.Протипоказання до застосуванняПідвищена чутливість до активної речовини або до будь-якої з допоміжних речовин; вагітність; період годування груддю; дитячий вік до 18 років (відсутність достатніх даних щодо ефективності та безпеки). З обережністю: При порушенні функції печінки та/або нирок, пригніченні кістковомозкового кровотворення (у тому числі на тлі супутньої променевої або хіміотерапії), серцево-судинних захворюваннях в анамнезі, гострих інфекційних захворюваннях вірусної, грибкової або бактеріальної природи.Вагітність та лактаціяВагітність Адекватних досліджень із застосуванням гемцитабіну у жінок під час вагітності не проводилося. Проте дослідження, проведені на тваринах, виявили репродуктивну токсичність гемцитабіну, що виявляється у появі вроджених дефектів та інших впливах на розвиток ембріона або плода, перебіг вагітності та пери- та постнатальний розвиток. Застосування гемцитабіну протипоказане при вагітності. Період грудного вигодовування Невідомо, чи проникає гемцитабін у грудне молоко, тому не можна виключити можливий негативний вплив на дитину, яка перебуває на грудному вигодовуванні. Грудне вигодовування слід припинити у період застосування гемцитабіну.Побічна діяПобічні реакції, що зустрічалися частіше, ніж у поодиноких випадках, перераховані відповідно до наступної градації: дуже часто (≥ 1/10); часто (від ≥ 1/100 до Інфекційні та паразитарні захворювання: часто – інфекції; нечасто – сепсис. Порушення з боку крові та лімфатичної системи: дуже часто – анемія, лейкопенія, тромбоцитопенія; часто – фебрильна нейтропенія; нечасто – тромботична мікроангіопатія; дуже рідко – тромбоцитоз. Порушення з боку імунної системи: дуже рідко – анафілактична реакція. Порушення з боку обміну речовин та харчування: часто – анорексія. Порушення з боку системи шлунково-кишкового тракту: дуже часто - нудота, блювання, підвищення активності "печінкових" ферментів аспартатамінотрансферази (ACT), алантнамінотрансферази (АЛТ) та лужної фосфатази; часто – діарея, стоматит, виразкове ураження слизової оболонки порожнини рота, запор, підвищення концентрації білірубіну у сироватці крові; нечасто - гепатотоксичність важкого ступеня вираженості, включаючи печінкову недостатність, у деяких випадках із летальним кінцем; рідко – підвищення активності гамма-глутамілтрансферази (ГГТ); дуже рідко – ішемічний коліт. Порушення з боку нирок та сечовивідних шляхів: дуже часто – протеїнурія легкого ступеня виразності, гематурія; нечасто – ниркова недостатність; рідко – підвищення концентрації креатиніну, сечовини та лактатдегідрогенази (ЛДГ) при гемолітико-уремічному синдромі. Порушення з боку шкіри та підшкірних тканин: дуже часто – алергічні шкірні висипання легкого ступеня вираженості, що супроводжуються свербінням, алопеція (зазвичай мінімальна втрата волосся); часто - свербіж шкіри, підвищена пітливість; рідко - виразки, утворення везикул, лущення шкіри, реакції з боку шкіри важкого ступеня вираженості, включаючи десквамацію та бульозне ураження шкіри; дуже рідко – токсичний епідермальний некроліз, синдром Стівенса-Джонсона. Порушення з боку дихальної системи, органів грудної клітки та середостіння: дуже часто – задишка; часто – кашель, риніт; нечасто – бронхоспазм, інтерстиціальний пневмоніт; рідко – набряк легень, гострий респіраторний дистрес-синдром. Порушення з боку серця: нечасто – серцева недостатність, аритмія (переважно суправентрикулярна); рідко – інфаркт міокарда. Порушення з боку судин: дуже часто – набряки, периферичні набряки; рідко – зниження артеріального тиску, васкуліт периферичних судин, гангрена; дуже рідко – синдром підвищеної проникності капілярів. Порушення з боку нервової системи: часто – головний біль, безсоння, сонливість; нечасто – порушення мозкового кровообігу; дуже рідко: - синдром задньої оборотної лейкоенцефалопатії (СЗОЛ). Порушення з боку скелетно-м'язової та сполучної тканини: часто – біль у спині, міалгія. Інші: дуже часто – грипоподібний синдром. Також були зареєстровані випадки нездужання, пітливість; часто – підвищення температури тіла, астенія, озноб; рідко – реакції у місці введення, переважно легкого ступеня виразності. Гіперчутливість: анафілактоїдні реакції реєструвалися дуже рідко. Променева токсичність реєструвалася рідко. Застосування гемцитабіну в комбінації з паклітакселом при раку молочної залози Небажані явища ІІІ ступеня тяжкості Гематологічна токсичність: анемія 57%, тромбоцитопенія 53%, нейтропенія 313%. Негематологічна токсичність: фебрильна нсйтропенія 4,6%, підвищена втома 5,7%, діарея 3,1%, моторна нейропатія 2,3%, сенсорна нейропатія 5,3%. Небажані явища IV ступеня тяжкості Гематологічна токсичність: анемія 1,1%, тромбоцитопенія 0,4%, нейтропенія 17,2% (нейтропенія IV ступеня тривалістю понад 7 днів була зареєстрована у 12,6% пацієнтів). Негематологічна токсичність: фебрильна нейтропенія 0,4%, підвищена втома 0,8%, моторна нейропатія 0,4%, сенсорна нейропатія 0,4%. Застосування гемцитабіну в комбінації з цисплатином при раку сечового міхура Небажані явища ІІІ ступеня тяжкості Гематологічна токсичність: анемія 24%, тромбоцитопенія 29%. Негематологічна токсичність: нудота та блювання 22%, діарея 3%, інфекція 2%, стоматит 1%. Небажані явища IV ступеня тяжкості Гематологічна токсичність: анемія 4%, тромбоцитопенія 29%. Негематологічна токсичність: інфекція 1%. Застосування гемцитабіну в комбінації з карбоплатином при раку яєчників Небажані явища ІІІ ступеня тяжкості Гематологічна токсичність: анемія 22,3%, нейтропенія 41,7%, тромбоцитопенія 30,3%, лейкопенія 48%. Негематологічна токсичність: кровотеча 18%, фебрильна нейтропенія 11%. Небажані явища IV ступеня тяжкості Гематологічна токсичність: анемія 5,1%, нейтропенія 28,6%, тромбоцитопенія 4,6%, лейкопенія 5,1%. Негематологічна токсичність: інфекція без нейтропенії 0,6%.Взаємодія з лікарськими засобамиСпецифічних досліджень взаємодій гемцитабіну нс проводилося. Взаємодія з іншими видами терапії Променева терапія Супутня променева терапія (одночасно із введенням гемцитабіну ши з інтервалом Було показано, що гемцитабін має радіосенсибілізуючу активність. В одному дослідженні, де пацієнти з недрібноклітинним раком легені отримували гемцитабін у дозі 1000 мг/м2 протягом 6 послідовних тижнів у поєднанні з терапевтичним опроміненням на ділянку грудної клітини, була відзначена значна токсичність у вигляді важкого та потенційно загрозливого для життя запалення слизової оболонки, езофагіту і пневмоніту, особливо у пацієнтів з великим об'ємом тканин, що опромінюються (медіана обсягу опромінюваної тканини 4795 см3). У подальших дослідженнях було показано, що поєднання нижчих доз гемцитабіну та променевої терапії краще переноситься пацієнтами та дозволяє забезпечити передбачуваний профіль токсичності. Так, в одному з досліджень II фази пацієнтам з недрібноклітинним раком легені проводилася променева терапія в дозі 60 Гр спільно з введенням гемцитабіну (600 мг/м2 4 рази) та цисплатину (80 мг/м2 2 рази) протягом 6 тижнів. Послідовна променева терапія (перерва >7 днів): за існуючими даними, введення гемцитабіну більш ніж за 7 днів до початку променевої терапії або через 7 днів після її завершення не супроводжується збільшенням токсичності, за винятком ураження шкіри, пов'язаного з введенням хіміопрепарату після опромінення. . Лікування гемцитабіном може бути розпочато після вирішення всіх гострих променевих реакцій, але не раніше як через 7 днів після опромінення. Як при супутньому, так і при послідовному застосуванні гемцитабіну і променевої терапії можливе променеве ураження тканин, що опромінюються (напр., езофагіт, коліт і пневмоніт). Інші види взаємодії Через ризик системних, можливо летальних ускладнень, особливо у пацієнтів зі зниженим імунним статусом, не рекомендується застосовувати разом із гемцитабіном вакцину жовтої лихоманки та інші живі атенюйовані вакцини. Несумісність Не можна змішувати гемцитабін з іншими лікарськими засобами та розчинниками за винятком зазначених у розділі "Рекомендації з приготування розчину для інфузій".Спосіб застосування та дозиГемцитабін вводиться внутрішньовенно краплинно протягом 30 хвилин. Наведені нижче рекомендовані дози можуть бути скориговані з наступного циклу терапії або протягом циклу на підставі оцінки токсичності. Недрібноклітинний рак легені (місцерозповсюджений або метастатичний), перша лінія терапії Монотерапія: рекомендована доза препарату - 1000 мг/м2 у 1-й, 8-й та 15-й дні кожного 28-денного циклу. Комбінована терапія з цисплатином: рекомендована доза препарату - 1250 мг/м2 в 1-й та 8-й дні кожного 21-денного циклу або 1000 мг/м2 в 1-й, 8-й та 15-й дні кожного 28-денного циклу . Цисплатин вводиться у дозі 70 мг/м2 у 1-й день циклу після інфузії гемцитабіну на фоні гіпергідратації. Комбінована терапія з карбоплатином: рекомендована доза препарату - 1000 мг/м2 або 1200 мг/м2 в 1-й та 8-й дні кожного 21-денного циклу. Карбоплатин вводиться з розрахунку AUC (площа під кривою "концентрація-час") 5,0 мг/мл/хв на 1 день циклу після інфузії гемцитабіну. Рак молочної залози (нерезектабельний, містіорецидивуючий або метастатичний) Комбінована терапія з паклітакселом: як терапія першої лінії при прогресуванні захворювання після неоад'ювантної та/або ад'ювантної терапії, що включає ашращпстини, за відсутності протипоказань до них. Паклітаксел вводиться в дозі 175 мг/м2 внутрішньовенно краплинно протягом 3 годин на 1 день кожного 21-денного циклу з подальшим введенням гемцитабіну. Рекомендована доза препарату - 1250 мг/м2 у 1-й та 8-й дні кожного 21-денного циклу. Перед початком комбінованої терапії (гемцитабін + паклітаксел) абсолютна кількість гранулоцитів у крові у пацієнта має бути не менше ніж 1,5 х 109/л. Уротеліальний рак (рак сечового міхура (місцерозповсюджений, метастатичний і поверхневий), ниркової балії, сечоводу, сечівника) Монотерапія: рекомендована доза препарату – 1250 мг/м2 у 1-й, 8-й та 15-й дні кожного 28-денного циклу. Комбінована терапія з цисплатином: рекомендована доза препарату - 1000 мг/м2 в 1-й, 8-й та 15-й дні у поєднанні з цисплатином, який вводиться в дозі 70 мг/м2 відразу після інфузії гемцитабіну в 1-й або 2 -й день кожного 28-денного циклу Клінічні дослідження показали, що за дози цисплатину 100 мг/м2 спостерігається більш виражена мієлосупресія. Епітеліальний рак яєчників (місцерозповсюджений або метастатичний, резистентний до похідних платини) Монотерапія: рекомендована доза препарату - 800-1250 мг/м2 в 1-й, 8-й та 15-й дні кожного 28-денного циклу. Комбінована терапія з карбоплатином: рекомендована доза препарату - 1000 мг/м2 в 1-й та 8-й дні у поєднанні з карбоплатином, який вводиться одразу після інфузії гемцитабіну з розрахунку AUC 4,0 мг/мл/хв, на 1 день кожного 21-денного циклу. Рак підшлункової залози Рекомендована доза препарату - 1000 мг/м2 1 раз на тиждень протягом 7 тижнів з наступною тижневою перервою. Потім препарат вводиться в 1-й, 8-й та 15-й дні кожного 28-денного циклу. Рак шийки матки Комбінована терапія При місцеворозповсюдженому раку при послідовній хіміопроменевій терапії (неоад'ювантно) та при метастатичному раку гемцитабін вводиться в дозі 1250 мг/м2 у 1-му та 8-му дні кожного 21-денного циклу. Цисплатин вводиться у дозі 70 мг/м2 у 1-й день циклу на фоні гіпергідратації перед введенням гемцитабіну. При місцеворозповсюдженому раку при одночасної хіміопроменевої терапії (неоад'ювантно) гемцитабін вводиться 1 раз на тиждень за 1-2 години до початку променевої терапії в дозі 1250 мг/м2, безпосередньо після введення цисплатину в дозі 40 мг/м2. Рак жовчовивідних шляхів Комбінована терапія з цисплатином: цисплатин вводиться у дозі 70 мг/м2 у 1-й день циклу на фоні гіпергідратації з подальшим введенням гемцитабіну. Гемцитабін вводиться в дозі 1250 мг/м2 у 1-й та 8-й день кожного 21-денного циклу. Корекція дози Корекція дози препарату у зв'язку із явищами гематологічної токсичності Початок циклу терапії: незалежно від показань, перед кожним введенням препарату необхідно оцінювати кількість тромбоцитів та гранулоцитів у крові. Умовою початку лікування є абсолютна кількість гранулоцитів не менше 1,5 х 109/л та кількість тромбоцитів не менше 100 х 109/л. Під час іїкла терапії: у разі розвитку гематологічної токсичності під час проведення циклу терапії доза гемцитабіну може бути зменшена, або її введення відкладено відповідно до наступних рекомендацій: Корекція дози гемцитабіну, що застосовується в монотерапії або в комбінації з цисплатином при лікуванні раку сечового міхура, недрібноклітинного раку легені та раку підшлункової залози. Абсолютна кількість гранулоцитів (1 л) Кількість тромбоцитів (1 л) % від стандартної дози > 1 х 109 та > 100 х 109 100 0,5 х 109 - 1 х 109 або 50 х 109-100 х 109 75 < 0,5 х 109 або <50 х 109 Відкласти введення* *При збільшенні кількості нейтрофілів до 0,5 х 109/л та гранулоцитів до 50 х 109/л введення гемцитабіну може бути продовжено в рамках циклу. Корекція дози гемцитабіну, що застосовується в монотерапії або в комбінації з цисплатином при лікуванні раку сечового міхура, недрібноклітинного раку легені та раку підшлункової залози. Абсолютна кількість гранулоцитів (1 л) Кількість тромбоцитів (1 л) % від стандартної дози > 1 х 109 та > 100 х 109 100 0,5 х 109 - 1 х 109 або 50 х 109-100 х 109 75 < 0,5 х 109 або <50 х 109 Відкласти введення* *Лікування в рамках циклу не відновлюється. Чергове введення гемцитабіну проводиться в день чергового циклу при відновленні кількості гранулоцитів як мінімум до 1,5 х 109/л і тромбоцитів до 100 х 109/л. Корекція дози гемцитабіну, що застосовується в комбінації з карбоплатином при лікуванні раку яєчників Абсолютна кількість гранулоцитів (1 л) Кількість тромбоцитів (1 л) % від стандартної дози > 1,5 х 109 та ≥ 100 х 109 100 1 х 109 - 1,5 х 109 або 75 х 109 - 100 х 109 50 < 1 х 109 або < 75 х 109 Скасування вступу* *Лікування в рамках циклу не відновлюється. Чергове введення гемцитабіну проводиться в день чергового циклу при досягненні кількості гранулоцитів як мінімум до 1,5 х 109/л і тромбоцитів до 100 х 109/л. Наступні цикли терапії: доза гемцитабіну на черговому циклі повинна бути зменшена на 25% при всіх показаннях у випадках, якщо за попереднього циклу спостерігалося: зниження абсолютної кількості гранулоцитів зниження абсолютної кількості гранулоцитів фебрильна нейтропенія, зниження кількості тромбоцитів цикл був відкладений більш ніж на 1 тиждень через гематологічну токсичність. Корекція дози препарату у зв'язку із явищами негематологічної токсичності Для виявлення негематологічної токсичності повинні проводитись періодичний фізикальний огляд та контроль функцій печінки та нирок. Доза препарату може бути зменшена у кожному наступному циклі або протягом вже розпочатого циклу залежно від ступеня прояву токсичності у пацієнта. У разі тяжкої (3 або 4 ступінь) негематологічної токсичності, за винятком випадків нудоти/блювоти, терапію гемцитабіном слід призупинити або знизити величину дози в залежності від рішення лікаря. Рішення про відновлення лікування приймає лікар. Дані щодо корекції дози цисплатину, карбоплатину та паклітакселу, що застосовуються у комбінованій терапії з гемцитабіном, наведено у Резюмі характеристик цих препаратів. Спосіб введення Інфузійне введення гемцитабіну зазвичай добре переноситься пацієнтами та може проводитися в амбулаторних умовах. У разі екстравазації інфузію припиняють та відновлюють введення препарату в іншу вену. Після введення гемцитабіну необхідно проводити ретельне спостереження пацієнта протягом певного часу. Особливі групи пацієнтів Пацієнти з порушенням функції печінки та нирок: застосовувати гемцитабін у пацієнтів з печінковою недостатністю або з порушеною функцією нирок слід з обережністю, оскільки достатніх даних щодо застосування препарату у цієї категорії пацієнтів немає. Ниркова недостатність від легкого до помірного ступеня вираженості (швидкість клубочкової фільтрації від 30 мл/хв до 80 мл/хв) не надає помітного впливу на фармакокінетику гемцитабіну. Літні пацієнти (>65 років): гемцитабін добре переноситься пацієнтами старше 65 років. Специфічних рекомендацій щодо зміни дози препарату для цієї популяції відсутні. Діти ( Рекомендації щодо приготування розчину для інфузій Як розчинник слід використовувати лише 0,9% розчин натрію хлориду без консервантів. Сумісність препарату з іншими речовинами не вивчалася, тому не рекомендується змішувати приготовлений розчин гемцитабіну з іншими препаратами. Для приготування розчину препарату у флакон повільно вводять необхідну кількість 0,9% розчину хлориду натрію для ін'єкцій (не менше кількості, зазначеної в таблиці нижче) і обережно струшують флакон до повного розчинення вмісту. Дозування препарату у флаконі Необхідний об'єм 0,9% розчину хлориду натрію для ін'єкцій Об'єм відновленого розчину Концентрація гемцитабіну в розчині 200 мг 5 мл 5,26 мл 38 мг/мл 1000 мг 25 мл 26,3 мл 38 мг/мл 1500 мг 37,5 мл 39,5 мл 38 мг/мл Отриманий розчин має бути прозорим. Максимальна концентрація відновленого розчину гемцитабіну не повинна перевищувати 38 мг/мл, оскільки при більш високих концентраціях можливе неповне розчинення препарату. Приготовлений розчин гемцитабіну, що містить потрібну дозу препарату, перед введенням розбавляють 0,9% розчином натрію хлориду для ін'єкцій у кількості, достатній для 30-хвилинної внутрішньовенної інфузії. Перед парентеральним введенням розчину препарату слід переконатися у відсутності в ньому нерозчинених частинок та зміни кольору розчину. Розчин препарату не можна заморожувати (можлива кристалізація розчину). Приготовлений розчин препарату призначений лише для одноразового застосування. Необхідно дотримуватись правил безпечного приготування та поводження з цитотоксичними медичними препаратами, прийнятими в лікувальному закладі. Із препаратом не повинні працювати вагітні жінки. Приготування розчину препарату повинне проводитися досвідченим персоналом у спеціально призначеному приміщенні. Робоча поверхня повинна бути покрита одноразовим поглинаючим папером з пластиковим покриттям на звороті. Під час роботи необхідно використовувати захисні окуляри, одноразові рукавички, маску, одноразовий фартух. Необхідно використовувати запобіжні заходи, що виключають випадкове попадання препарату в очі. У разі випадкового контакту препарату з очима необхідно негайно ретельно промити їх водою. Слід акуратно збирати інфузійну систему, уникаючи протікання (рекомендується використовувати з'єднувачі типу Луєр лок). З метою зниження тиску та уникнення утворення аерозолю рекомендується використовувати голки з отворами великого діаметра. У разі прокидання препарату або протікання його розчину збирання слід проводити з використанням захисних рукавичок. При прибиранні екскрементів і блювотних мас слід бути обережними. Утилізація Весь невикористаний препарат має бути утилізовано.ПередозуванняСимптоми: мієлосупресія, парестезія, виражений шкірний висип. При введенні гемцитабіну в дозах до 5700 мг/м2 внутрішньовенно крапельно за 30 хвилин кожні 2 тижнів ознак передозування не спостерігалося. Антидот для гемцитабіну невідомий. При підозрі на передозування гемцитабіну слід контролювати показники крові та при необхідності призначити симптоматичну терапію.Запобіжні заходи та особливі вказівкиЛікування гемцитабіном можна проводити лише під наглядом лікаря, який має досвід проведення протипухлинної хіміотерапії. Збільшення тривалості інфузії та частоти введення препарату призводить до збільшення токсичності. Гематологічна токсичність Гемцитабін може пригнічувати функцію кісткового мозку, що проявляється у вигляді лейкопенії, тромбоцитопенії та анемії. Перед кожним введенням гемцитабіну необхідно контролювати кількість тромбоцитів, лейкоцитів та гранулоцитів у крові. При ознаках пригнічення функції кісткового мозку, спричиненого препаратом, необхідно припинити лікування або скоригувати дозу. Зазвичай пригнічення функції кісткового мозку носить короткочасний характер, не вимагає зниження дози і рідко призводить до необхідності переривання лікування. Показники периферичної крові можуть погіршуватися після переривання терапії гемцитабіном. У пацієнтів з порушеною функцією кровотворення лікування слід розпочинати з обережністю. При застосуванні гемцитабіну у комбінації з іншими протипухлинними хіміопрепаратами необхідно враховувати ризик кумулятивного пригнічення функції кісткового мозку. Недостатність функції печінки та нирок Необхідно проводити регулярне обстеження хворого та оцінку функції нирок та печінки (включаючи вірологічні тести). У пацієнтів з печінковою недостатністю або з порушенням функції нирок гемцитабін слід застосовувати з обережністю через відсутність чітких рекомендацій щодо дозування препарату у пацієнтів цих груп. Введення гемцитабіну при метастазах у печінці, гепатиті та алкоголізмі в анамнезі, а також при цирозі печінки збільшує ризик розвитку печінкової недостатності. У пацієнтів, які отримують гемцитабін, рідко виявляють клінічні симптоми гемолітико-уремічного синдрому (ГУС). При появі перших ознак мікроангіопатичної гемолітичної анемії, таких як швидке зниження концентрації гемоглобіну з супутньою тромбоцитопенією, підвищення сироваткової концентрації білірубіну, креатиніну, азоту сечовини або підвищення активності лактатдегідрогенази, гемцитабін повинен бути скасований. Навіть при скасуванні терапії ниркова недостатність може виявитися незворотною, що вимагатиме проведення гемодіалізу. Синдром задньої оборотної лейкоенцефалопатії Дуже рідко у пацієнтів, які отримували гемцитабін у режимі монотерапії або у складі комбінованої хіміотерапії, спостерігався синдром задньої оборотної лейкоенцефалопатії (СЗОЛ) із потенційно серйозними наслідками. Найчастіше у пацієнтів, які отримували гемцитабін з проявами СЗОЛ, зустрічаються гостре підвищення артеріального тиску та судоми, також можливі біль голови, летаргія, сплутаність свідомості, сліпота. Діагноз СЗОЛ підтверджується МРТ (магнітно-резонансною томографією). СЗОЛ зазвичай оборотний у разі проведення відповідних терапевтичних заходів. Якщо під час терапії гемцитабіном розвивається СЗОЛ, необхідно відмінити застосування препарату та проводити підтримуючі заходи, включаючи контроль артеріального тиску та протисудомну терапію. Серцево-судинні захворювання У зв'язку з ризиком розвитку серцевих та/або судинних порушень, спричинених застосуванням гемцитабіну, лікування пацієнтів із серцево-судинними захворюваннями в анамнезі повинно проводитися з особливими запобіжними засобами. Синдром підвищеної проникності капілярів Дуже рідко у пацієнтів, які отримували гемцитабін як монотерапію або у поєднанні з іншими хіміотерапевтичними препаратами, спостерігався синдром підвищеної проникності капілярів. При його виявленні на ранніх термінах та вживання адекватних заходів, стан зазвичай піддається корекції, але були зареєстровані і смертельні випадки. Цей стан характеризується системним підвищенням проникності капілярів та переходом внутрішньосудинної рідини та білків в інтерстиціальний простір. Клінічні ознаки включають генералізовані набряки, збільшення маси тіла, гіпоальбумінемію, виражене зниження артеріального тиску, гостру ниркову недостатність і набряк легенів. Якщо під час терапії гемцитабіном розвивається синдром підвищеної проникності капілярів, необхідно припинити застосування гемцитабіну та проводити підтримуючу терапію. Синдром підвищеної проникності капілярів може розвинутись у пізніх циклах хіміотерапії, у літературі описується його зв'язок із гострим респіраторним дистрес-синдромом. Захворювання легень У ході терапії гемцитабіном виявляють пов'язані з введенням препарату порушення функції легень, у деяких випадках тяжкого ступеня виразності (такі як набряк легень, інтерстиціальний пневмоніт або гострий респіраторний дистрес-синдром). При розвитку цих ефектів слід вирішити питання про відміну терапії гемцитабіном і почати відповідне лікування. Етіологія цих ефектів невідома. При ранньому проведенні підтримуючих заходів можливе покращення стану. Супутня променева терапія Ризик шкірних реакцій зростає за наявності променевої терапії в анамнезі. Залежно від ступеня токсичності, дозу препарату можна знижувати ступінчасто під час кожного циклу або з початком нового циклу лікування. Фертильність Під час лікування та протягом 6 місяців після закінчення терапії гемцитабіном слід використовувати надійні методи контрацепції. У разі настання вагітності на фоні лікування препаратом пацієнтці слід проінформувати про це свого лікаря. У дослідженнях фертильності на самцях мишей показано, що застосування гемцитабіну спричиняє гіпосперматогенез. Чоловікам, які отримують гемцитабін, рекомендується вдатися до кріоконсервації сперми до початку лікування через ризик безпліддя. Пацієнти, що знаходяться на натрієвій дієті При лікуванні пацієнтів, які перебувають на контрольованій натрієвій дієті, слід враховувати вміст препарату натрію в наступних кількостях: флакон 200 мг Гемцитабіну медак містить 3,5 мг ( флакон 1000 мг Гемцитабіну медак містить 17,5 мг ( флакон 1500 мг Гемцитабіну медак містить 26,3 мг ( Вплив на здатність до керування автотранспортом та управління механізмами Дані про вплив терапії гемцитабіном на здатність керувати транспортним засобом та працювати з механізмами відсутні, однак деякі побічні дії препарату, такі як підвищена сонливість, можуть негативно впливати на здатність виконувати такі дії. У період лікування гемцитабіном необхідно дотримуватися обережності при керуванні транспортними засобами та зайнятті потенційно небезпечними видами діяльності, що вимагають підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептом
2 116,00 грн
2 072,00 грн
Склад, форма випуску та упаковкаЛіофілізат - 1 фл. Активна речовина: гемцитабіну гідрохлорид 1707.8 мг, що відповідає вмісту гемцитабіну 1500 мг. Допоміжні речовини: манітол, натрію ацетату тригідрат, натрію гідроксид, хлористоводнева кислота. Флакони (1) - пачки картонні.Опис лікарської формиЛіофілізат для приготування розчину для інфузій; білого або майже білого кольору.Фармакотерапевтична групаПротипухлинний засіб, антиметаболіт групи аналогів піримідину, пригнічує синтез ДНК. Виявляє циклоспецифічність, діючи на клітини у фазах S та Gl/S. Метаболізується у клітині під дією нуклеозидкіназ до активних дифосфатних та трифосфатних нуклеозидів. Дифосфатні нуклеозиди пригнічують дію рибонуклеотидредуктази (єдиного ферменту, що каталізує утворення дезоксинуклеозидтрифосфатів, необхідних для синтезу ДНК). Трифосфатні нуклеозиди здатні вбудовуватися в ланцюжок ДНК (меншою мірою РНК), що призводить до припинення подальшого синтезу ДНК та запрограмованої загибелі клітини (апоптоз). Гемцитабін є також сильним радіосенсибілізуючим засобом навіть у концентраціях нижчих за цитотоксичні.ФармакокінетикаC max ;гемцитабіну (від 3.2 мкг/мл до 45.5 мкг/мл) досягається через 5 хвилин після закінчення інфузій. Фармакокінетичний аналіз досліджень з одноразовим і багаторазовим введенням доз показує, що Vd значною мірою залежить від статі. Зв'язування гемцитабіну з білками плазми незначне. В організмі гемцитабін швидко метаболізується під дією цитидиндезамінази в печінці, нирках, крові та інших тканинах, в результаті чого утворюються гемцитабін моно-, ді-і трифосфати (dFdCMP, dFdCDP і dFdCTP), з яких активними вважаються dFdCDP і dFd. Гемцитабін швидко виводиться з організму з сечею переважно у вигляді неактивного метаболіту 2'-дезокси-2', 2'-дифторуридину. Менше 10% введеної внутрішньовенної дози виявляється у сечі у формі незміненого гемцитабіну. Системний кліренс, який коливається приблизно від 30 л/год/м2; до 90 л/год/м2, залежить від віку та статі: швидкість виведення у жінок приблизно на 25% нижче, ніж у чоловіків; як у чоловіків, і у жінок швидкість виведення знижується з віком. T1/2; коливається від 42 хв до 94 хв. При дотриманні рекомендованого режиму дозування повне виведення гемцитабіну відбувається протягом 5-11 годин від початку інфузії. При введенні раз на тиждень гемцитабін не накопичується в організмі. Комбінована терапія гемцитабіном та паклітакселом. ;При спільному введенні гемцитабіну та паклітакселу фармакокінетика препаратів не змінюється. Комбінована терапія гемцитабіном та карбоплатином. ;При спільному введенні гемцитабіну та карбоплатину фармакокінетика гемцитабіну не змінюється. Порушення функції нирок. ;Ніркова недостатність легкого або помірного ступеня (кліренс креатиніну 30-80 мл/хв) не істотно впливає на фармакокінетику гемцитабіну.Клінічна фармакологіяПротипухлинний препарат. Антиметаболіт.Показання до застосуванняМісцево поширений або метастатичний недрібноклітинний рак легені як терапії першої лінії в комбінації з цисплатином, а також у монотерапії у літніх пацієнтів з функціональним статусом, рівним 2; нерезектабельний, місцеворецидивний або метастатичний рак молочної залози у складі комбінованої терапії з паклітакселом після проведення неоад'ювантної та/або ад'ювантної терапії з включенням антрациклінів за відсутності протипоказань до їх призначення; місцевопоширений або метастатичний уротеліальний рак (рак сечового міхура, ниркової балії, сечоводів, уретри); місцевопоширений або метастатичний епітеліальний рак яєчників як монотерапія або у поєднанні з карбоплатином у пацієнтів з прогресуванням захворювання після проведення першої лінії терапії на основі платиносмістких препаратів; місцевопоширений або метастатичний рак підшлункової залози; місцеворозповсюджений або метастатичний рак шийки матки.Протипоказання до застосуванняПідвищена чутливість до активної речовини або до будь-якої з допоміжних речовин; вагітність та період годування груддю; дитячий вік до 18 років (відсутність достатніх даних щодо ефективності та безпеки). З обережністю: ;при порушенні функції печінки та/або нирок, пригніченні кістковомозкового кровотворення (у тому числі на тлі супутньої променевої або хіміотерапії), серцево-судинних захворюваннях в анамнезі, при метастатичному ураженні печінки, гепатиті, алкоголізмі, при одночасно проведеному промені. гострі інфекційні захворювання вірусної, грибкової або бактеріальної природи (у тому числі вітряної віспи, що оперізує лишаї).Вагітність та лактаціяПротипоказаний: вагітність та період годування груддю. Застосування у дітей Протипоказаний дітям до 18 років (відсутність достатніх даних щодо ефективності та безпеки).Побічна діяПобічні реакції, що зустрічалися частіше, ніж у поодиноких випадках, перераховані відповідно до наступної градації: дуже часто (> 10%); часто (>1% до <10%); нечасто (>0.1% до <1%); рідко (>0.01% до <0.1%); дуже рідко (<0.01%). З боку органів кровотворення: часто - лейкопенія, нейтропенія, тромбоцитопенія, анемія; часто – фебрильна нейтропенія; дуже рідко – тромбоцитоз. З боку системи травлення: дуже часто - нудота, блювання, підвищення активності "печінкових" трансаміназ (аспартатамінотрансферази, аланінамінотрансферази), лужної фосфатази; часто – анорексія, діарея, запор, стоматит, підвищення концентрації білірубіну; рідко – підвищення активності гамма-глутамілтрансферази; частота не може бути оцінена на підставі наявних даних - ішемічний коліт, токсичне ураження печінки, включаючи печінкову недостатність з летальним кінцем. З боку сечовидільної системи: дуже часто - гематурія і протеїнурія легкого ступеня; частота не може бути оцінена на підставі наявних дачних – гостра ниркова недостатність, клінічні ознаки та симптоми, схожі з гемолітико-уремічним синдромом (зниження гемоглобіну, тромбоцитопенія, збільшення вмісту білірубіну, креатиніну, сечовини та/або лактатдегідрогенази у сироватці). З боку шкіри і шкірних придатків: дуже часто - шкірні висипання, що супроводжуються свербінням, алопеція; часто; шкірний свербіж, підвищена пітливість; рідко виразки, утворення бульбашок, дуже рідко виражені шкірні реакції, включаючи десквамацію та бульозні висипання; частота може бути оцінена - синдром Лайелла, синдром Стівенса-Джонсона. З боку дихальної системи: дуже часто - задишка; часто – кашель, риніт, нечасто – бронхоспазм, інтеретиційна пневмонія; частота може бути оцінена - набряк легені, гострий респіраторний дистресс-синдром. З боку серцево-судинної системи: рідко - зниження артеріального тиску, інфаркт міокарда, частота не може бути оцінена - аритмія (в основному суправентрикулярна), серцева недостатність, клінічні ознаки периферичного васкуліту та гангрени. З боку нервової системи: часто - головний біль, підвищена сонливість, безсоння; частота може бути оцінена - інсульт. Інші: дуже часто - почуття нездужання, грипоподібний синдром, периферичні набряки; часто - підвищення температури тіла, озноб, астенія, біль у спині, міалгія; рідко – набряклість особи, реакції у місці введення; дуже рідко – анафілактичні реакції.Взаємодія з лікарськими засобамиСпецифічних досліджень взаємодій гемцитабіну не проводилося. Променева терапія Супутня променева терапія (одночасно з введенням гемцитабіну або з інтервалом < 7 днів до початку лікування): ;в даній ситуації токсичність лікування залежить від багатьох факторів, включаючи дозу гемцитабіну та частоту його введення, дозу випромінювання, метод променевої терапії, характер опроміненої тканини та її Об `єм. Було показано, що гемцитабін має радіосенсибілізуючу активність. В одному дослідженні, де пацієнти з недрібноклітинним раком легені отримували гемцитабін у дозі 1000 мг/м2; протягом 6 послідовних тижнів у поєднанні з терапевтичним опроміненням на область грудної клітини, була відзначена значна токсичність, у вигляді важкого та потенційно загрозливого життя запалення слизу головним чином езофагіту та пневмоніту, особливо у пацієнтів з великим об'ємом опромінення тканин (медіана об'єму опромінюваної тканини 4795 см3).У подальших дослідженнях було показано, що поєднання нижчих доз гемцитабіну та променевої терапії краще переноситься пацієнтами та характеризується передбачуваним профілем токсичності. Так, в одному з досліджень II фази пацієнтам з недрібноклітинним раком легені проводилася променева терапія в дозі 60 Гр спільно з введенням гемцитабіну (600 мг/м2; 4 рази) та цисплатину (80 мг/м2; 2 рази) протягом 6 тижнів. Послідовна терапія (перерва > 7 днів): ;за існуючими даними, введення гемцитабіну більш ніж за 7 днів до початку променевої терапії або більш ніж через 7 днів після завершення не супроводжується збільшенням токсичності, за винятком ураження шкіри, пов'язаного з введенням хіміопрепарату після опромінення . Лікування гемцитабіном може бути розпочато через 7 днів після опромінення або після розв'язання всіх гострих променевих реакцій. Як при супутньому, так і при послідовному застосуванні гемцитабіну і променевої терапії можливе променеве ураження тканин, що опромінюються (напр., езофагіт, коліт і пневмоніт). Імунодепресанти (азатіоприн, хлорамбуцил, глюкокортикостероїди, циклофосфамід, циклоспорин, меркаптопурин) збільшують ризик розвитку інфекцій. Інші види взаємодії При одночасному застосуванні з живими вірусними вакцинами можлива інтенсифікація процесу реплікації вакцинного вірусу посилення його побічних/несприятливих ефектів та/або зниження вироблення антитіл в організмі хворого у відповідь на введення вакцини. Тому через ризик системних, можливо летальних ускладнень, особливо у хворих зі зниженим імунним статусом, інтервал між застосуванням гемцитабіну та таких вакцин має бути не менше ніж 3 місяці або більше (до 12 місяців) залежно від імунного статусу хворого. Дослідження сумісності гемцитабіну не проводились. Не можна змішувати гемцитабін з іншими лікарськими засобами.Спосіб застосування та дозиГемцитабін вводиться внутрішньовенно краплинно протягом 30 хвилин. Недрібноклітинний рак легені Монотерапія: ; рекомендована доза препарату - 1000 мг/м 2 ;в 1, 8 та 15 дні кожного 28-денного циклу. Комбінована терапія з цисплатином: ; рекомендована доза препарату - 1250 мг/м 2 ;в 1 і 8 день кожного 21-денного циклу або 1000 мг/м 2 ;в 1, 8 і 15 дні кожного 28-денного циклу Цисплатин вводиться в -100 мг/м 2 ;в 1-й день циклу на фоні водного навантаження після інфузії гемцитабіну. Комбінована терапія з карбоплатином: рекомендована доза препарату – 1000 мг/м 2 ; або 1200 мг/м 2 в 1 та 8 день кожного 21-денного циклу. Карбоплатин вводиться в дозі AUC 5.0 мг/мл*хв у 1 день циклу після інфузії гемцитабіну. Рак молочної залози Комбінована терапія: як терапія 1-ї лінії при прогресуванні захворювання після неоад'ювантної терапії, що включає антрацикліни; рекомендована доза препарату - 1250 мг/м 2 ;в 1-й та 8-й дні у поєднанні з паклітакселом у дозі 175 мг/м 2 , який вводиться в 1-й день кожного 21-денного циклу внутрішньовенно краплинно приблизно протягом 3 год, перед введенням гемцитабіну. Уротеліальний рак Монотерапія: ; рекомендована доза препарату - 1250 мг/м 2 ;в 1, 8 та 15 дні кожного 28-денного циклу. Комбінована терапія: ; рекомендована доза препарату - 1000 мг/м 2 ;в 1-й, 8-й і 15-й дні у поєднанні з цисплатином, який вводиться в дозі 70 мг/м 2 ; або на 2-й день кожного 28-денного циклу. Епітеліальний рак яєчників Монотерапія: ; рекомендована доза препарату - 800-1250 мг/м 2 ;в 1-й, 8-й та 15-й дні кожного 28-денного циклу. Комбінована терапія: ; рекомендована доза препарату - 1000 мг/м 2 ;в 1-й та 8-й дні у поєднанні з карбоплатином у дозі AUC4.0 мг/мл*хв, який вводиться відразу після інфузії гемцитабіну в 1-й день кожного 21-денний цикл. Рак підшлункової залози Монотерапія: рекомендована доза препарату – 1000 мг/м 2 ; 1 раз на тиждень протягом 7 тижнів з наступною тижневою перервою. Потім препарат вводиться в 1-й, 8-й та 15-й дні кожного 28-денного циклу. Рак шийки матки (місцерозповсюджений або метастатичний) Комбінована терапія: ;При місцеворозповсюдженому раку (неоад'ювантно) і при метастатичному раку гемцитабін вводиться в дозі 1250 мг/м 2 ;в 1-й та 8-й дні кожного 21-денного циклу. Цисплатин вводиться в дозі 70 мг/м 2 ; після введення гемцитабіну в 1-й день циклу на фоні гіпергідратації. Коректор дози препарату у зв'язку із явищами гематологічної токсичності Початок циклу лікування Незалежно від показань, перед кожним введенням препарату необхідно оцінювати чисто тромбоцити та гранулоцити. Умовою початку лікування є абсолютна кількість нейтрофілів не менше 1500/мкл та кількість тромбоцитів не менше 100000/мкл. У разі розвитку гематологічної токсичності; під час проведення циклу терапії доза гемцитабіну може бути зменшена, або її введіть відкладено відповідно до наступних рекомендацій: Модифікація дози гемцитабіну, що застосовується в монотерапії або в комбінації з цисплатином при лікуванні раку сечового міхура, недрібноклітинного раку легені та раку підшлункової залози. Абсолютна кількість нейтрофілів (1 мкл) ; Кількість тромбоцитів (1 мкл) % від стандартної дози > 1000 і > 100 000 100 500 – 1000 або 50000 – 100000 75 < 500 або < 50000 Відкласти введення* * При збільшенні кількості нейтрофілів до 500/мкл та тромбоцитів до 50000/мкл введення гемцитабіну може бути продовжено в рамках циклу Модифікація дози гемцитабіну, що застосовується у комбінації з паклітакселом при лікуванні раку молочної залози. Абсолютна кількість нейтрофілів (1 мкл) ; Кількість тромбоцитів (1 мкл) % від стандартної дози ≥ 1200 і > 75 000 100 1000 - < 1200 або 50000 – 75000 75 700 - < 1000 і ≥ 50000 50 < 700 або < 50000 Відкласти введення* * Лікування в рамках циклу не поновлюється. Чергове введення гемцитабіну проводиться в 1 день чергового циклу при відновленні кількості нейтрофілів як мінімум до 1500/мкл і тромбоцитів до 100000/мкл Модифікація дози гемцитабіну, що застосовується в комбінації з карбоплатином при лікуванні раку яєчників Абсолютна кількість нейтрофілів (1 каст) ; Кількість тромбоцитів (1 мкл) % від стандартної дози > 1500 і ≥ 100000 100 1000 – 1500 або 75000 – 100000 50 < 1000 або < 75000 Скасування вступу* * Лікування в рамках циклу не поновлюється. Чергове введення гемцитабіну проводиться в 1 день чергового циклу при досягненні кількості нейтрофілів як мінімум до 1500/мкл та тромбоцитів до 100000/мкл Доза гемцитабіну на черговому циклі повинна бути зменшена на 25% при всіх показаннях у випадках, якщо за попереднього циклу спостерігалося: зниження абсолютного чиста нейтрофілів < 500/мкл, що триває понад 5 днів; зниження абсолютної кількості нейтрофілів < 100/мкл, що триває понад 3 дні; фебрильна нейтропенія; зниження чистої тромбоцитів < 25000/мкл; цикл був відкладений більш ніж на 1 тиждень через гематологічну токсичність. Корекція дози препарату у зв'язку із явищами негематологічної токсичності Для виявлення негематологічної токсичності повинні проводитись періодичний фізикальний огляд та контроль функцій печінки та нирок. Доза препарату може бути зменшена у кожному наступному циклі або протягом вже розпочатого циклу залежно від ступеня прояву токсичності препаратів, призначених пацієнтові. У разі тяжкої (3 або 4 ступінь) негематологічної токсичності, за винятком випадків нудоти/блювоти, терапію гемцитабіном слід призупинити або знизити величину дозування залежно від рішення лікаря. Рішення про відновлення лікування приймає лікар. Спосіб введення Інфузійне введення гемцитабіну зазвичай добре переноситься пацієнтами та може проводитися в амбулаторних умовах. У разі екстравазації інфузію припиняють та відновлюють введення препарату в іншу вену. Після введення гемцитабіну пацієнт повинен спостерігатися протягом певного часу. Особливі групи пацієнтів Пацієнти з порушенням функції печінки та нирок: застосовувати гемцитабін у хворих з печінковою недостатністю або з порушеною функцією нирок слід з обережністю, оскільки достатніх даних щодо застосування препарату у цієї категорії пацієнтів немає. Ниркова недостатність помірної або середньої тяжкості (швидкість клубочкової фільтрації від 30 мл/хв до 80 мл/хв) не помітно впливає на фармакокінетику гемцитабіну. Літні пацієнти (> 65 років): гемцитабін добре переноситься пацієнтами старше 65 років. Специфічних рекомендацій щодо зміни дози препарату для цієї популяції відсутні. Діти (< 18 років): ;гемцитабін не рекомендується призначати дітям до 18 років у зв'язку з недостатньою інформацією з безпеки та ефективності препарату в даній популяції. Рекомендації щодо приготування розчину для інфузій Як розчинник використовується тільки 0.9% розчин натрію хлориду без консервантів. Для приготування розчину препарату у флакон повільно вводять необхідну кількість 0.9% розчину хлориду натрію для ін'єкцій (не менше кількості, зазначеної в таблиці нижче) і акуратно струшують флакон до повного розчинення вмісту. Дозування препарату у флаконі Необхідний об'єм 0.9% розчину хлориду натрію для ін'єкцій Об'єм відновленого розчину Концентрація гемцитабіну в розчині 200 мг 5 мл 5.26 мл 38 мг/мл 1000 мг 25 мл 26.3 мл 38 мг/мл 1500 мг 37.5 мл 39.5 мл 38 мг/мл Отриманий розчин має бути прозорим. Максимальна концентрація відновленого розчину гемцитабіну не повинна перевищувати 38 мг/мл, оскільки при більш високих концентраціях можливе неповне розчинення препарату. Приготовлений розчин гемцитабіну, що містить потрібну дозу препарату, перед введенням розбавляють 0.9% розчином натрію хлориду для ін'єкцій у кількості, достатньому для 30-хвилинної внутрішньовенної інфузії. Перед парентеральним введенням розчину препарату слід переконатися у відсутності в ньому нерозчинених частинок та зміни кольору розчину Приготовлений розчин препарату призначений лише для одноразового застосування. Весь невикористаний препарат має бути утилізовано.ПередозуванняСимптоми: мієлодепресія, парестезія, виражена шкірна висипка. При введенні гемцитабіну в дозах до 5700 мг/м2 внутрішньовенно краплинно за 30 хвилин кожні 2 тижні ознак передозування не спостерігалося. Антидот для гемцитабіну невідомий. При підозрі на передозування гемцитабіну слід контролювати рівень цитопенії та при необхідності призначити симптоматичну терапію.Запобіжні заходи та особливі вказівкиЛікування гемцитабіном можна проводити лише під наглядом лікаря, який має досвід застосування протипухлинної хіміотерапії. Перед кожним введенням гемцитабіну необхідно контролювати кількість тромбоцитів, лейкоцитів та гранулоцитів у крові. При ознаках пригнічення функції кісткового мозку, спричиненого препаратом, необхідно припинити лікування або скоригувати дозу. Зазвичай пригнічення функції кісткового мозку має короткостроковий характер, не вимагає зниження дози і рідко призводить до необхідності переривання лікування. Показники периферичної крові можуть погіршуватися після переривання терапії гемцитабіном. При застосуванні гемцитабіну у комбінації з іншими протипухлинними хіміопрепаратами необхідно враховувати ризик кумулятивного пригнічення функції кісткового мозку. Необхідно проводити регулярне обстеження хворого та оцінку функції нирок та печінки. Введення гемцитабіну при метастазах у печінці, при гепатиті та алкоголізмі в анамнезі, а також при цирозі печінки збільшує ризик розвитку печінкової недостатності. При появі ознак розвитку небажаних явищ з боку дихальної системи (наприклад, набряк легенів, інтерстиціальний пневмоніт або респіраторний дистрес-синдром у дорослих) на тлі лікування гемцитабіном лікування слід припинити та призначити відповідну терапію. При появі перших ознак мікроангіопатичної гемолітичної анемії, таких як швидке зниження гемоглобіну з супутньою тромбоцитопенією, підвищення сироваткової концентрації білірубіну, креатиніну, азоту сечовини або підвищення активності лактатдегідрогенази, гемцитабін повинен бути скасований. Збільшення тривалості інфузії та частоти введень призводить до зростання токсичності. Ризик шкірних реакцій зростає за наявності променевої терапії в анамнезі. Залежно від ступеня токсичності дозу можна знижувати протягом кожного циклу або з початком нового циклу ступінчасто. Під час лікування та протягом 6 місяців після закінчення терапії гемцитабіном слід використовувати надійні методи контрацепції. Чоловікам, які отримують гемцитабін, рекомендується вдатися до кріоконсервації сперми до початку лікування через ризик безпліддя, зумовлений застосуванням даного препарату. При лікуванні пацієнтів, які перебувають на контрольованій натрієвій дієті, слід враховувати вміст у препараті натрію в наступних кількостях: флакон 200 мг Гемцитабіну медак містить 3.5 мг (< 1 ммоль) натрію, флакон 1000 мг Гемцитабіну медак містить 17.5 мг (< 1 ммоль) натрію, флакон 1500 мг Гемцитабіну медак містить 26.3 мг (<1 ммоль) натрію. Вплив на здатність керувати транспортним засобом та працювати з механізмами. ;Дані про вплив терапії гемцитабіном на здатність керувати транспортним засобом та працювати з механізмами відсутні, однак деякі побічні дії препарату такі як підвищена сонливість, можуть негативно впливати на здатність виконувати такі дії. У період лікування гемцитабіном необхідно дотримуватися обережності при керуванні транспортними засобами та зайнятті потенційно небезпечними видами діяльності, що вимагають підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови відпустки з аптекЗа рецептом
726,00 грн
690,00 грн
Склад, форма випуску та упаковкаЛіофілізат для приготування розчину - 1 фл. Активні речовини: гемцитабіну гідрохлорид – 227.7 мг, що відповідає вмісту гемцитабіну – 200 мг; Допоміжні речовини: манітол, натрію ацетату тригідрат, натрію гідроксид, хлористоводнева кислота. Флакони (1) - пачки картонні.Опис лікарської формиЛіофілізат для приготування розчину для інфузії білого або майже білого кольору.Фармакотерапевтична групаПротипухлинний засіб, антиметаболіт.ФармакокінетикаCmax гемцитабіну (від 3.2 до 45.5 мкг/мл) досягається через 5 хвилин після закінчення інфузій. Фармакокінетичний аналіз досліджень з одноразовим та багаторазовим введенням доз показує, що Vd значною мірою залежить від статі. Зв'язування гемцитабіну з білками плазми незначне. В організмі гемцитабін швидко метаболізується під дією цитидиндезамінази в печінці, нирках, крові та інших тканинах, в результаті чого утворюються гемцитабін моно-, ді-і трифосфати (dFdCMP, dFdCDP і dFdCTP), з яких активними вважаються dFdCDP і dFd. Гемцитабін швидко виводиться з організму з сечею переважно у вигляді неактивного метаболіту 2'-дезокси-2', 2'-дифторуридину. Менше 10% введеної внутрішньовенної дози виявляється у сечі у формі незміненого гемцитабіну. Системний кліренс, який коливається приблизно від 30 л/год/м2 до 90 л/год/м2, залежить від віку та статі: швидкість виведення у жінок приблизно на 25% нижче, ніж у чоловіків; як у чоловіків, і у жінок швидкість виведення знижується з віком. T1/2 коливається від 42 хв до 94 хв. При дотриманні рекомендованого режиму дозування повне виведення гемцитабіну відбувається протягом 5-11 годин від початку інфузії. При введенні раз на тиждень гемцитабін не накопичується в організмі. Комбінована терапія гемцитабіном та паклітакселом. При сумісному введенні гемцитабіну та паклітакселу фармакокінетика препаратів не змінюється. Комбінована терапія гемцитабіном та карбоплатином. При сумісному введенні гемцитабіну та карбоплатину фармакокінетика гемцитабіну не змінюється. Порушення функції нирок. Ниркова недостатність легкого або помірного ступеня (кліренс креатиніну 30-80 мл/хв) не істотно впливає на фармакокінетику гемцитабіну.ФармакодинамікаПротипухлинний засіб, антиметаболіт групи аналогів піримідину, пригнічує синтез ДНК. Виявляє циклоспецифічність, діючи на клітини у фазах S та Gl/S. Метаболізується у клітині під дією нуклеозидкіназ до активних дифосфатних та трифосфатних нуклеозидів. Дифосфатні нуклеозиди пригнічують дію рибонуклеотидредуктази (єдиного ферменту, що каталізує утворення дезоксинуклеозидтрифосфатів, необхідних для синтезу ДНК). Трифосфатні нуклеозиди здатні вбудовуватися в ланцюжок ДНК (меншою мірою РНК), що призводить до припинення подальшого синтезу ДНК та запрограмованої загибелі клітини (апоптоз). Гемцитабін є також сильним радіосенсибілізуючим засобом навіть у концентраціях нижчих за цитотоксичні.Клінічна фармакологіяПротипухлинний препарат. Антиметаболіт.Показання до застосуваннямісцевопоширений або метастатичний недрібноклітинний рак легені як терапії першої лінії в комбінації з цисплатином, а також у монотерапії у літніх пацієнтів з функціональним статусом, рівним 2; нерезектабельний, місцеворецидивний або метастатичний рак молочної залози у складі комбінованої терапії з паклітакселом після проведення неоад'ювантної та/або ад'ювантної терапії з включенням антрациклінів за відсутності протипоказань до їх призначення; місцевопоширений або метастатичний уротеліальний рак (рак сечового міхура, ниркової балії, сечоводів, уретри); місцевопоширений або метастатичний епітеліальний рак яєчників як монотерапія або у поєднанні з карбоплатином у пацієнтів з прогресуванням захворювання після проведення першої лінії терапії на основі платиносмістких препаратів; місцевопоширений або метастатичний рак підшлункової залози; місцеворозповсюджений або метастатичний рак шийки матки.Протипоказання до застосуванняпідвищена чутливість до активної речовини або до будь-якої з допоміжних речовин; вагітність та період годування груддю; дитячий вік до 18 років (відсутність достатніх даних щодо ефективності та безпеки). З обережністю: при порушенні функції печінки та/або нирок, пригніченні кістковомозкового кровотворення (у тому числі на тлі супутньої променевої або хіміотерапії), серцево-судинних захворюваннях в анамнезі, при метастатичному ураженні печінки, гепатиті, алкоголізмі, при одночасно проведеній променевій інфекційні захворювання вірусної, грибкової або бактеріальної природи (у тому числі вітряної віспи, що оперізує лишаї).Вагітність та лактаціяПротипоказаний: вагітність та період годування груддю. Протипоказаний дітям до 18 років (відсутність достатніх даних щодо ефективності та безпеки).Побічна діяПобічні реакції, що зустрічалися частіше, ніж у поодиноких випадках, перераховані відповідно до наступної градації: дуже часто (> 10%); часто (> 1% до 0.1% до 0.01% до З боку органів кровотворення: часто – лейкопенія, нейтропенія, тромбоцитопенія, анемія; часто – фебрильна нейтропенія; дуже рідко – тромбоцитоз. З боку системи травлення: дуже часто – нудота, блювання, підвищення активності “печінкових” трансаміназ (аспартатамінотрансферази, аланінамінотрансферази), лужної фосфатази; часто – анорексія, діарея, запор, стоматит, підвищення концентрації білірубіну; рідко – підвищення активності гамма-глутамілтрансферази; частота не може бути оцінена на підставі наявних даних - ішемічний коліт, токсичне ураження печінки, включаючи печінкову недостатність з летальним кінцем. З боку сечовидільної системи: дуже часто – гематурія та протеїнурія легкого ступеня; частота не може бути оцінена на підставі наявних дачних – гостра ниркова недостатність, клінічні ознаки та симптоми, схожі з гемолітико-уремічним синдромом (зниження гемоглобіну, тромбоцитопенія, збільшення вмісту білірубіну, креатиніну, сечовини та/або лактатдегідрогенази у сироватці). З боку шкіри та шкірних придатків: дуже часто – шкірні висипання, що супроводжуються свербінням, алопеція; часто - свербіж шкіри, підвищена пітливість; рідко - виразки, утворення бульбашок, дуже рідко - виражені шкірні реакції, включаючи десквамацію та бульозні висипання; частота може бути оцінена - синдром Лайелла, синдром Стівенса-Джонсона. З боку дихальної системи: дуже часто – задишка; часто – кашель, риніт, нечасто – бронхоспазм, інтеретиційна пневмонія; частота може бути оцінена - набряк легені, гострий респіраторний дистресс-синдром. З боку серцево-судинної системи: рідко – зниження артеріального тиску, інфаркт міокарда, частота не може бути оцінена – аритмія (переважно суправентрикулярна), серцева недостатність, клінічні ознаки периферичного васкуліту та гангрени. З боку нервової системи: часто – головний біль, підвищена сонливість, безсоння; частота може бути оцінена - інсульт. Інші: дуже часто – почуття нездужання, грипоподібний синдром, периферичні набряки; часто - підвищення температури тіла, озноб, астенія, біль у спині, міалгія; рідко – набряклість особи, реакції у місці введення; дуже рідко – анафілактичні реакції.Взаємодія з лікарськими засобамиСпецифічних досліджень взаємодій гемцитабіну не проводилося. Променева терапія Супутня променева терапія (одночасно із введенням гемцитабіну або з інтервалом Послідовна терапія (перерва > 7 днів): за існуючими даними, введення гемцитабіну більш ніж за 7 днів до початку променевої терапії або більш ніж через 7 днів після завершення не супроводжується збільшенням токсичності, за винятком ураження шкіри, пов'язаного з введенням хіміопрепарату після опромінення. Лікування гемцитабіном може бути розпочато через 7 днів після опромінення або після розв'язання всіх гострих променевих реакцій. Як при супутньому, так і при послідовному застосуванні гемцитабіну і променевої терапії можливе променеве ураження тканин, що опромінюються (напр., езофагіт, коліт і пневмоніт). Імунодепресанти (азатіоприн, хлорамбуцил, глюкокортикостероїди, циклофосфамід, циклоспорин, меркаптопурин) збільшують ризик розвитку інфекцій. Інші види взаємодії При одночасному застосуванні з живими вірусними вакцинами можлива інтенсифікація процесу реплікації вакцинного вірусу посилення його побічних/несприятливих ефектів та/або зниження вироблення антитіл в організмі хворого у відповідь на введення вакцини. Тому через ризик системних, можливо летальних ускладнень, особливо у хворих зі зниженим імунним статусом, інтервал між застосуванням гемцитабіну та таких вакцин має бути не менше ніж 3 місяці або більше (до 12 місяців) залежно від імунного статусу хворого. Дослідження сумісності гемцитабіну не проводились. Не можна змішувати гемцитабін з іншими лікарськими засобами.Спосіб застосування та дозиГемцитабін вводиться внутрішньовенно краплинно протягом 30 хвилин. Недрібноклітинний рак легені Монотерапія: доза препарату, що рекомендується, - 1000 мг/м 2 в 1, 8 і 15 дні кожного 28-денного циклу. Комбінована терапія з цисплатином: рекомендована доза препарату - 1250 мг/м 2 на 1 та 8 день кожного 21-денного циклу або 1000 мг/м 2 на 1, 8 та 15 дні кожного 28-денного циклу Цисплатин вводиться у дозі 70- /м 2 в перший день циклу на тлі водного навантаження після інфузії гемцитабіну. Комбінована терапія з карбоплатином: рекомендована доза препарату – 1000 мг/м 2 або 1200 мг/м 2 на 1 та 8 день кожного 21-денного циклу. Карбоплатин вводиться в дозі AUC 5.0 мг/мл*хв у 1 день циклу після інфузії гемцитабіну. Рак молочної залози Комбінована терапія: як терапія 1-ї лінії при прогресуванні захворювання після неоад'ювантної терапії, що включає антрацикліни; рекомендована доза препарату - 1250 мг/м 2 в 1-й та 8-й дні у поєднанні з паклітакселом у дозі 175 мг/м 2 , який вводиться в 1-й день кожного 21-денного циклу внутрішньовенно краплинно приблизно протягом 3 год, перед введенням гемцитабіну. Уротеліальний рак Монотерапія: доза препарату, що рекомендується, - 1250 мг/м 2 в 1, 8 і 15 дні кожного 28-денного циклу. Комбінована терапія: рекомендована доза препарату - 1000 мг/м 2 в 1-й, 8-й та 15-й дні у поєднанні з цисплатином, який вводиться в дозі 70 мг/м 2 відразу після інфузії гемцитабіну в 1-й або 2 -й день кожного 28-денного циклу Епітеліальний рак яєчників Монотерапія: рекомендована доза препарату - 800-1250 мг/м 2 в 1-й, 8-й та 15-й дні кожного 28-денного циклу. Комбінована терапія: рекомендована доза препарату - 1000 мг/м 2 в 1-й та 8-й дні у поєднанні з карбоплатином у дозі AUC4.0 мг/мл*хв, який вводиться одразу після інфузії гемцитабіну у 1-й день кожного 21- денного циклу. Рак підшлункової залози Монотерапія: рекомендована доза препарату - 1000 мг/м 2 1 раз на тиждень протягом 7 тижнів з наступною тижневою перервою. Потім препарат вводиться в 1-й, 8-й та 15-й дні кожного 28-денного циклу. Рак шийки матки (місцерозповсюджений або метастатичний) Комбінована терапія: При місцеворозповсюдженому раку (неоад'ювантно) та при метастатичному раку гемцитабін вводиться в дозі 1250 мг/м 2 у 1-му та 8-му дні кожного 21-денного циклу. Цисплатин вводиться в дозі 70 мг/м 2 після введення гемцитабіну в 1-й день циклу на тлі гіпергідратації. Коректор дози препарату у зв'язку із явищами гематологічної токсичності Початок циклу лікування Незалежно від показань, перед кожним введенням препарату необхідно оцінювати чисто тромбоцити та гранулоцити. Умовою початку лікування є абсолютна кількість нейтрофілів не менше 1500/мкл та кількість тромбоцитів не менше 100000/мкл. У разі розвитку гематологічної токсичності під час проведення циклу терапії доза гемцитабіну може бути зменшена або введіть її відкладено відповідно до наступних рекомендацій: Модифікація дози гемцитабіну, що застосовується в монотерапії або в комбінації з цисплатином при лікуванні раку сечового міхура, недрібноклітинного раку легені та раку підшлункової залози. Абсолютна кількість нейтрофілів (1 мкл) Кількість тромбоцитів (1 мкл) % від стандартної дози > 1000 і > 100 000 100 500 – 1000 або 50000 – 100000 75 < 500 або < 50000 Відкласти введення* * При збільшенні кількості нейтрофілів до 500/мкл та тромбоцитів до 50000/мкл введення гемцитабіну може бути продовжено в рамках циклу Модифікація дози гемцитабіну, що застосовується у комбінації з паклітакселом при лікуванні раку молочної залози. Абсолютна кількість нейтрофілів (1 мкл) Кількість тромбоцитів (1 мкл) % від стандартної дози ≥ 1200 і > 75 000 100 1000 - < 1200 або 50000 – 75000 75 700 - < 1000 і ≥ 50000 50 < 700 або < 50000 Відкласти введення* * Лікування в рамках циклу не поновлюється. Чергове введення гемцитабіну проводиться в 1 день чергового циклу при відновленні кількості нейтрофілів як мінімум до 1500/мкл і тромбоцитів до 100000/мкл Модифікація дози гемцитабіну, що застосовується в комбінації з карбоплатином при лікуванні раку яєчників Абсолютна кількість нейтрофілів (1 каст) Кількість тромбоцитів (1 мкл) % від стандартної дози > 1500 і ≥ 100000 100 1000 – 1500 або 75000 – 100000 50 < 1000 або < 75000 Скасування вступу* * Лікування в рамках циклу не поновлюється. Чергове введення гемцитабіну проводиться в 1 день чергового циклу при досягненні кількості нейтрофілів як мінімум до 1500/мкл та тромбоцитів до 100000/мкл Доза гемцитабіну на черговому циклі повинна бути зменшена на 25% при всіх показаннях у випадках, якщо за попереднього циклу спостерігалося: зниження абсолютного чиста нейтрофілів < 500/мкл, що триває понад 5 днів; зниження абсолютної кількості нейтрофілів < 100/мкл, що триває понад 3 дні; фебрильна нейтропенія; зниження чистої тромбоцитів < 25000/мкл; цикл був відкладений більш ніж на 1 тиждень через гематологічну токсичність. Корекція дози препарату у зв'язку із явищами негематологічної токсичності Для виявлення негематологічної токсичності повинні проводитись періодичний фізикальний огляд та контроль функцій печінки та нирок. Доза препарату може бути зменшена у кожному наступному циклі або протягом вже розпочатого циклу залежно від ступеня прояву токсичності препаратів, призначених пацієнтові. У разі тяжкої (3 або 4 ступінь) негематологічної токсичності, за винятком випадків нудоти/блювоти, терапію гемцитабіном слід призупинити або знизити величину дозування залежно від рішення лікаря. Рішення про відновлення лікування приймає лікар. Спосіб введення Інфузійне введення гемцитабіну зазвичай добре переноситься пацієнтами та може проводитися в амбулаторних умовах. У разі екстравазації інфузію припиняють та відновлюють введення препарату в іншу вену. Після введення гемцитабіну пацієнт повинен спостерігатися протягом певного часу. Особливі групи пацієнтів Пацієнти з порушенням функції печінки та нирок: застосовувати гемцитабін у хворих з печінковою недостатністю або з порушеною функцією нирок слід з обережністю, оскільки достатніх даних щодо застосування препарату у цієї категорії пацієнтів немає. Ниркова недостатність помірної або середньої тяжкості (швидкість клубочкової фільтрації від 30 мл/хв до 80 мл/хв) не помітно впливає на фармакокінетику гемцитабіну. Літні пацієнти (>65 років): гемцитабін добре переноситься пацієнтами старше 65 років. Специфічних рекомендацій щодо зміни дози препарату для цієї популяції відсутні. Діти (< 18 років): гемцитабін не рекомендується призначати дітям до 18 років у зв'язку з недостатньою інформацією з безпеки та ефективності препарату в даній популяції. Рекомендації щодо приготування розчину для інфузій Як розчинник використовується тільки 0.9% розчин натрію хлориду без консервантів. Для приготування розчину препарату у флакон повільно вводять необхідну кількість 0.9% розчину хлориду натрію для ін'єкцій (не менше кількості, зазначеної в таблиці нижче) і акуратно струшують флакон до повного розчинення вмісту. Дозування препарату у флаконі Необхідний об'єм 0.9% розчину хлориду натрію для ін'єкцій Об'єм відновленого розчину Концентрація гемцитабіну в розчині 200 мг 5 мл 5.26 мл 38 мг/мл 1000 мг 25 мл 26.3 мл 38 мг/мл 1500 мг 37.5 мл 39.5 мл 38 мг/мл Отриманий розчин має бути прозорим. Максимальна концентрація відновленого розчину гемцитабіну не повинна перевищувати 38 мг/мл, оскільки при більш високих концентраціях можливе неповне розчинення препарату. Приготовлений розчин гемцитабіну, що містить потрібну дозу препарату, перед введенням розбавляють 0.9% розчином натрію хлориду для ін'єкцій у кількості, достатньому для 30-хвилинної внутрішньовенної інфузії. Перед парентеральним введенням розчину препарату слід переконатися у відсутності в ньому нерозчинених частинок та зміни кольору розчину Приготовлений розчин препарату призначений лише для одноразового застосування. Весь невикористаний препарат має бути утилізовано.ПередозуванняСимптоми: мієлодепресія, парестезія, виражена шкірна висипка. При введенні гемцитабіну в дозах до 5700 мг/м2 внутрішньовенно краплинно за 30 хвилин кожні 2 тижні ознак передозування не спостерігалося. Антидот для гемцитабіну невідомий. При підозрі на передозування гемцитабіну слід контролювати рівень цитопенії та при необхідності призначити симптоматичну терапію.Запобіжні заходи та особливі вказівкиЛікування гемцитабіном можна проводити лише під наглядом лікаря, який має досвід застосування протипухлинної хіміотерапії. Перед кожним введенням гемцитабіну необхідно контролювати кількість тромбоцитів, лейкоцитів та гранулоцитів у крові. При ознаках пригнічення функції кісткового мозку, спричиненого препаратом, необхідно припинити лікування або скоригувати дозу. Зазвичай пригнічення функції кісткового мозку має короткостроковий характер, не вимагає зниження дози і рідко призводить до необхідності переривання лікування. Показники периферичної крові можуть погіршуватися після переривання терапії гемцитабіном. При застосуванні гемцитабіну у комбінації з іншими протипухлинними хіміопрепаратами необхідно враховувати ризик кумулятивного пригнічення функції кісткового мозку. Необхідно проводити регулярне обстеження хворого та оцінку функції нирок та печінки. Введення гемцитабіну при метастазах у печінці, при гепатиті та алкоголізмі в анамнезі, а також при цирозі печінки збільшує ризик розвитку печінкової недостатності. При появі ознак розвитку небажаних явищ з боку дихальної системи (наприклад, набряк легенів, інтерстиціальний пневмоніт або респіраторний дистрес-синдром у дорослих) на тлі лікування гемцитабіном лікування слід припинити та призначити відповідну терапію. При появі перших ознак мікроангіопатичної гемолітичної анемії, таких як швидке зниження гемоглобіну з супутньою тромбоцитопенією, підвищення сироваткової концентрації білірубіну, креатиніну, азоту сечовини або підвищення активності лактатдегідрогенази, гемцитабін повинен бути скасований. Збільшення тривалості інфузії та частоти введень призводить до зростання токсичності. Ризик шкірних реакцій зростає за наявності променевої терапії в анамнезі. Залежно від ступеня токсичності дозу можна знижувати протягом кожного циклу або з початком нового циклу ступінчасто. Під час лікування та протягом 6 місяців після закінчення терапії гемцитабіном слід використовувати надійні методи контрацепції. Чоловікам, які отримують гемцитабін, рекомендується вдатися до кріоконсервації сперми до початку лікування через ризик безпліддя, зумовлений застосуванням даного препарату. При лікуванні пацієнтів, які перебувають на контрольованій натрієвій дієті, слід враховувати вміст у препараті натрію в наступних кількостях: флакон 200 мг Гемцитабіну медак містить 3.5 мг ( флакон 1000 мг Гемцитабіну медак містить 17.5 мг ( флакон 1500 мг Гемцитабіну медак містить 26.3 мг ( Вплив на здатність керувати транспортним засобом та працювати з механізмами. Дані про вплив терапії гемцитабіном на здатність керувати транспортним засобом та працювати з механізмами відсутні, однак деякі побічні дії препарату, такі як підвищена сонливість, можуть негативно впливати на здатність виконувати такі дії. У період лікування гемцитабіном необхідно дотримуватися обережності при керуванні транспортними засобами та зайнятті потенційно небезпечними видами діяльності, що вимагають підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови відпустки з аптекЗа рецептомВідео на цю тему
2 297,00 грн
2 257,00 грн
Склад, форма випуску та упаковкаЛіофілізат - 1 фл. активна речовина: гемцитабіну гідрохлорид 1140 мг, еквівалентний 1 г гемцитабіну основи; допоміжні речовини: манітол 1000 мг, ацетат натрію 62,5 мг. Поміщають у флакони зі скла типу I. По одному флаконі з інструкцією по застосуванню поміщають у картонну пачку. На пачці допускається наявність стікера "Зразок. Не для продажу." у разі безоплатного розповсюдження зразка препарату медичним установам.Опис лікарської формиЛіофілізат від білого до майже білого кольору.Фармакотерапевтична групаПротипухлинний засіб, антиметаболіт.ФармакокінетикаГемцитабін швидко виводиться з організму нирками переважно у вигляді неактивного метаболіту 2'-дезокси-2',2'-дифторуридину. Менше 10% введеної внутрішньовенної дози виявляється у сечі у формі незміненого препарату. Зв'язування гемцитабіну з білками плазми незначне. Фармакокінетичний аналіз досліджень з одноразовим та багаторазовим введенням доз показує, що обсяг розподілу значною мірою залежить від статі. Системний кліренс, який коливається приблизно від 30 л/год/м2 до 90 л/год/м2, залежить від віку та статі. Період напіввиведення коливається від 32 до 94 хвилин.ФармакодинамікаГемцитабін є антиметаболітом групи аналогів піримідину. Препарат виявляє циклоспецифічність, діючи на клітини у фазах S (фаза реплікації) та Gi/S (проміжок між фазою початкового росту та фазою реплікації). Гемцитабін метаболізується всередині клітини під дією нуклеозидкіназ з утворенням активних дифосфатних та трифосфатних нуклеозидів. Дифосфатні нуклеозиди інгібують рибонуклеотидредуктазу, яка діє як єдиний каталізатор реакцій, що призводять до утворення дезоксинуклеозидтрифосфатів, необхідних для синтезу дезоксирибонуклеїнової кислоти (ДНК). Трифосфатні нуклеозиди активно конкурують з дезоксицитидинтрифосфатом за вбудовування в молекули ДНК та рибонуклеїнової кислоти-(РНК). Після вбудовування внутрішньоклітинних метаболітів гемцитабіну в ланцюг ДНК, до ниток, що її ростуть, додається ще один додатковий нуклеотид, що призводить до повного інгібування подальшого синтезу ДНК і запрограмованої загибелі клітини, відомої як апоптоз.Показання до застосуванняМісцевий або метастатичний недрібноклітинний рак легені як терапія першої лінії в комбінації сцисплатином або карбоплатином, а також у монотерапії у літніх пацієнтів з функціональним статусом, рівним 2. Нерезектабельний, місцеворецидивний або метастатичний рак молочної залози у складі комбінованої терапії з паклітакселом після проведення неоад'ювантної та/або ад'ювантної терапії з включенням антрациклінів за відсутності протипоказань до їх призначення. Місцевий або метастатичний уротеліальний рак (рак сечового міхура, ниркової балії, сечоводів, уретри). Місцево поширений або метастатичний епітеліальний рак яєчників як монотерапія або у поєднанні з карбоплатином у пацієнтів з прогресуванням захворювання після проведення першої лінії терапії на основі платинових препаратів. Місцевий або метастатичний рак підшлункової залози. Місцевий або метастатичний рак шийки матки. Рак жовчовивідних шляхів. Показана ефективність гемцитабіну при поширеному дрібноклітинному раку легені та поширеному рефрактерному раку яєчка.Протипоказання до застосуванняПідвищена чутливість до гемцитабіну або до інших компонентів препарату. Вагітність та період годування груддю. Вік до 18 років. З обережністю: при порушенні функції печінки та/або нирок, пригніченні кістковомозкового кровотворення (у тому числі на фоні супутньої променевої або хіміотерапії), гострих інфекційних захворюваннях вірусної, грибкової або бактеріальної природи, у пацієнтів з серцево-судинними захворюваннями (в тому числіПобічна діяПобічні реакції, що зустрічалися частіше, ніж у поодиноких випадках, перераховані відповідно до наступної градації: дуже часто (≥10%); часто (≥1%, Порушення з боку системи крові та лімфатичної системи: дуже часто – анемія, лейкопенія та тромбоцитопенія; часто – фебрильна нейтропенія; дуже рідко – тромбоцитоз. Порушення з боку імунної системи: дуже рідко – анафілактична реакція. Порушення з боку обміну речовин та харчування: часто – анорексія. Порушення з боку нервової системи: часто – головний біль, безсоння, сонливість; нечасто – порушення мозкового кровообігу; дуже рідко – синдром оборотної задньої енцефалопатії. Порушення з боку серця: нечасто – серцева недостатність; аритмія, переважно суправентрикулярна; рідко – інфаркт міокарда. Порушення з боку судин: дуже часто – набряки, периферичні набряки; рідко – зниження артеріального тиску, васкуліт периферичних судин, гангрена; дуже рідко – синдром підвищеної проникності капілярів. Порушення з боку дихальної системи: дуже часто – задишка; часто – кашель, риніт; нечасто – бронхоспазм, інтерстиціальний пневмоніт; рідко – набряк легень, респіраторний дистрес-синдром дорослих. Порушення з боку системи шлунково-кишкового тракту: дуже часто - нудота, блювання, підвищення активності "печінкових" ферментів аспартатамінотрансферази (ACT), аланінамінотрансферази (АЛТ) та лужної фосфатази; часто – діарея, стоматит, виразкове ураження слизової оболонки порожнини рота, запор, підвищення концентрації білірубіну; нечасто -гепатотоксичність важкого ступеня, включаючи печінкову недостатність, у деяких випадках із летальним кінцем; рідко – підвищення концентрації гаммаглутамілтрансферази (ГГТ); дуже рідко – ішемічний коліт. Порушення з боку шкіри та підшкірних тканин: дуже часто – алергічні шкірні висипання легкого ступеня, що супроводжуються свербінням; алопеція (зазвичай мінімальна втрата волосся); часто-свербіж, пітливість; рідко - виразки, утворення везикул, лущення, шкірні реакції тяжкого ступеня, включаючи десквамацію та бульозне ураження шкіри; дуже рідко – токсичний епідермальний некроліз, синдром Стівенса-Джонсона. Порушення з боку нирок та сечовивідних шляхів: дуже часто – протеїнурія легкого ступеня та гематурія; нечасто – ниркова недостатність; рідко – підвищення концентрації креатиніну, сечовини та лактатдегідрогенази (ЛДГ) при гемолітико-уремічному синдромі. Порушення з боку скелетно-м'язової та сполучної тканини: часто – біль у спині, міалгія. Інші: дуже часто – грипоподібний синдром. Також були зареєстровані випадки нездужання, пітливість; часто-підвищення температури тіла, астенія, озноб; рідко – реакції у місці ін'єкції переважно легкого ступеня. Гіперчутливість: анафілактоїдні реакції реєструвалися дуже рідко. Променева токсичність реєструвалася рідко (див. Взаємодія з іншими видами терапії). Застосування гемцитабіну в комбінації з паклітакселом при раку молочної залози Небажані явища ІІІ ступеня тяжкості Гематологічна токсичність: анемія – 5,7%, тромбоцитопенія – 5,3%, нейтропенія – 31,3%. Негематологічна токсичність: фебрильна нейтропенія – 4,6%, підвищена стомлюваність – 5,7%, діарея – 3,1%, моторна нейропатія – 2,3%, сенсорна нейропатія – 5,3%. Небажані явища IV ступеня тяжкості Гематологічна токсичність: анемія – 1,1%, тромбоцитопенія – 0,4%, нейтропенія – 17,2% (нейтропенія IV ступеня тривалістю понад 7 днів була зареєстрована у 12,6% пацієнтів). Негематологічна токсичність: фебрильна нейтропенія – 0,4%, підвищена стомлюваність – 0,8%, моторна нейропатія – 0,4%, сенсорна нейропатія –0,4%. Застосування гемцитабіну в комбінації з цисплатином при раку сечового міхура Небажані явища ІІІ ступеня тяжкості Гематологічна токсичність: анемія – 24%, тромбоцитопенія – 29%. Негематологічна токсичність: нудота та блювання – 22%, діарея – 3%, інфекція – 2%, стоматит – 1%. Небажані явища IV ступеня тяжкості Гематологічна токсичність: анемія – 4%, тромбоцитопенія – 29%. Негематологічна токсичність: інфекція – 1%. Застосування гемцитабіну в комбінації з карбоплатином при раку яєчників Небажані явища ІІІ ступеня тяжкості Гематологічна токсичність: анемія – 22,3%, нейтропенія – 41,7%, тромбоцитопенія – 30,3%, лейкопенія –48,0%. Негематологічна токсичність: кровотеча – 1,8%, фебрильна нейтропенія – 1,1%. Небажані явища IV ступеня тяжкості Гематологічна токсичність: анемія –5,1%, нейтропенія –28,6%, тромбоцитопенія – 4,6%, лейкопенія – 5,1%. Негематологічна токсичність: інфекція без нейтропенії – 0,6%.Взаємодія з лікарськими засобамиВзаємодія з іншими видами терапії Променева терапія Одночасне застосування (спільне або з інтервалом менше 7 днів): токсичність, пов'язана з таким мультимодальним лікуванням, залежить від багатьох різних факторів: дози гемцитабіну, частоти введення гемцитабіну, дози променевої терапії, техніки планування променевої терапії, типу та обсягу опромінюваної тканини. Доклінічні та клінічні дослідження показали, що гемцитабін має радіосенсибілізуючу дію. У єдиному дослідженні, в якому гемцитабін вводився в дозі 1000 мг/м2 протягом 6 тижнів одночасно з терапевтичним опроміненням грудної клітини у пацієнтів з недрібноклітинним раком легені, була зафіксована значна токсичність у вигляді важкого та потенційно небезпечного для життя запалення слизових оболонок, ; а також пневмоніту,особливо у пацієнтів із великим обсягом опромінення тканин (медіана обсягу опромінення 4795 см3). Дослідження (дослідження II фази при недрібноклітинному раку легені), що проводилися пізніше, свідчать про доцільність введення гемцитабіну в нижчих дозах з супутньою променевою терапією з прогнозованою токсичністю. Променева терапія на ділянку грудної клітки (СОД 66 Гр) проводилася одночасно з хіміотерапією гемцитабіном у дозі 600 мг/м2 (4 введення) та цисплатином у дозі 80 мг/м2 (2 введення) протягом 6 тижнів. Декілька досліджень I та II фази показали, що при недрібноклітинному раку легені та раку підшлункової залози доцільніше проводити монотерапію гемцитабіном (у дозі до 300 мг/м2/тиждень) паралельно з променевою терапією.Оптимальний режим безпечного введення гемцитабіну з терапевтичними дозами променевої терапії ще встановлено для всіх типів новоутворень. Послідовне застосування (інтервал більше 7 днів): крім променевої реакції при введенні гемцитабіну більш ніж за 7 днів до або після променевої терапії збільшення токсичності не зареєстровано. Ці дані дозволяють припустити, що гемцитабін можна вводити через тиждень після променевої терапії або після того, як будуть дозволені гострі наслідки променевої терапії.що гемцитабін можна вводити через один тиждень після променевої терапії або після того, як буде дозволено гострі наслідки променевої терапії.що гемцитабін можна вводити через один тиждень після променевої терапії або після того, як буде дозволено гострі наслідки променевої терапії. І при одночасному, і при послідовному застосуванні гемцитабіну з променевою терапією були зареєстровані променеві пошкодження тканин, що опромінюються (наприклад, езофагіт, коліт і пневмоніт). Інші Не рекомендується спільне застосування з живими вакцинами жовтої лихоманки та іншими живими вакцинами внаслідок ризику системного захворювання з можливим летальним результатом, особливо у пацієнтів з імуносупресією.Спосіб застосування та дозиГемцитабін вводиться внутрішньовенно краплинно протягом 30 хвилин. Перед кожним введенням гемцитабіну необхідно контролювати кількість тромбоцитів, лейкоцитів та гранулоцитів у крові. При ознаках пригнічення функції кісткового мозку, спричиненого препаратом, необхідно припинити лікування або скоригувати дозу. Недрібноклітинний рак легені (місцерозповсюджений або метастатичний), перша лінія терапії. Монотерапія: Рекомендована доза препарату – 1000 мг/м2 в 1, 8 та 15 дні кожного 28-денного циклу. Комбінована терапія з цисплатином: Рекомендована доза препарату – 1250 мг/м2 на 1 та 8 день кожного 21-денного циклу або 1000 мг/м2 у 1, 8 та 15 дні кожного 28-денного циклу. Цисплатин вводиться у дозі 70 мг/м2 на 1 день циклу після інфузії гемцитабіну на фоні гіпергідратації. Комбінована терапія з карбоплатином: Рекомендована доза препарату – 1000 мг/м2 або 1200 мг/м2 на 1 та 8 день кожного 21-денного циклу. Карбоплатин вводиться з розрахунку AUC (площа під кривою «концентрація-час») 5,0 мг/мл/хв за 1 день циклу після інфузії гемцитабіну. Рак молочної залози (нерезектабельний, місцеворецидивний або метастатичний). Комбінована терапія з паклітакселом: Як терапія першої лінії при прогресуванні захворювання після неоад'ювантної та/або ад'ювантної терапії, що включає антрацикліни, за відсутності протипоказань до них. Паклітаксел вводиться в дозі 175 мг/м2 внутрішньовенно крапельно протягом 3 годин на день 21-денного циклу з подальшим введенням гемцитабіну. Рекомендована доза препарату – 1250 мг/м2 на 1 та 8 день кожного 21-денного циклу. Перед початком комбінованої терапії (гемцитабін + паклітаксел) абсолютна кількість гранулоцитів у крові у пацієнтів має бути не менше ніж 1500/мкл. Уротеліальний рак (рак сечового міхура (місцерозповсюджений, метастатичний та поверхневий), ниркової балії, сечоводу, сечовипускального каналу). Монотерапія: Рекомендована доза препарату – 1250 мг/м2 у 1, 8 та 15 дні кожного 28-денного циклу. Комбінована терапія з цисплатином: Рекомендована доза препарату — 1000 мг/м2 в 1, 8 і 15 днів у поєднанні з цисплатином, який вводиться в дозі 70 мг/м2 відразу після інфузії гемцитабіну в 1 або 2 день кожного 28-денного циклу. Клінічні дослідження показали, що за дози цисплатину 100 мг/м2 спостерігається більш виражена мієлосупресія. Епітеліальний рак яєчників (місцерозповсюджений або метастатичний, резистентний до похідних платини). Монотерапія: Рекомендована доза препарату – 800-1250 мг/м2 у 1, 8 та 15 дні кожного 28-денного циклу. Комбінована терапія з карбоплатином: Рекомендована доза препарату – 1000 мг/м2, на 1 та 8 день у поєднанні з карбоплатином з розрахунку AUC 4,0 мг/мл/хв, який вводиться відразу після інфузії гемцитабіну на 1 день кожного 21-денного циклу. Рак підшлункової залози (місцерозповсюджений або метастатичний, у т.ч. резистентний до терапії фторурацилом). Монотерапія: Рекомендована доза препарату – 1000 мг/м2 один раз на тиждень протягом 7 тижнів з наступною тижневою перервою. Потім препарат вводиться в 1, 8 та 15 дні кожного 28-денного циклу. Рак шийки матки (місцерозповсюджений або метастатичний). Комбінована терапія з цисплатином: При місцеворозповсюдженому раку при послідовній хіміопроменевій терапії (неоад'ювантно) та при метастатичному раку цисплатин вводиться в дозі 70 мг/м2 на 1 день циклу на тлі гіпергідратації з подальшим введенням гемцитабіну. Гемцитабін вводиться в дозі 1250 мг/м2 на 1 та 8 день кожного 21-денного циклу. При місцевопоширеному раку при одночасної хіміопроменевої терапії цисплатин вводиться в дозі 40 мг/м2 з наступним (безпосередньо після введення цисплатину) введенням гемцитабіну. Гемцитабін вводиться 1 раз на тиждень за 1-2 години до початку променевої терапії у дозі 125 мг/м2. Рак жовчовивідних шляхів Комбінована терапія з цисплатином: Цисплатин вводиться в дозі 70 мг/м2 на 1 день циклу на тлі гіпергідратації з подальшим введенням гемцитабіну. Гемцитабін вводиться у дозі 1250 мг/м2 на 1 та 8 день кожного 21-денного циклу. Корекція дози У разі розвитку гематологічної токсичності доза гемцитабіну може бути зменшена або його введення відкладено відповідно до наступних схем: А. Корекція дози гемцитабіну в рамках циклу при уротеліальному раку, недрібноклітинному раку легені, раку підшлункової залози як монотерапія або в комбінації з цисплатином. Корекція дози гемцитабіну в рамках циклу при уротеліальному раку, недрібноклітинному раку легені, раку підшлункової залози як монотерапія або в комбінації з цисплатином. Корекція дози гемцитабіну в рамках циклу при уротеліальному раку, недрібноклітинному раку легені, раку підшлункової залози як монотерапія або в комбінації з цисплатином. Абсолютна кількість гранулоцитів (× 109 /л) Кількість тромбоцитів (×10 9 /л) % від попередньої дози >1 і >100 100 0,5-1 або 50–100 75 <0,5 або <50 Відкласти введення Б. Корекція дози гемцитабіну в рамках циклу при раку молочної залози у комбінації з паклітакселом. Корекція дози гемцитабіну в рамках циклу при раку молочної залози у комбінації з паклітакселом Корекція дози гемцитабіну в рамках циклу при раку молочної залози у комбінації з паклітакселом Абсолютна кількість гранулоцитів (×10 9 /л) Кількість тромбоцитів (× 109 /л) % від попередньої дози ≥1,2 і >75 100 1-<1,2 або 50–75 75 0,7-<1 і ≥50 50 <0,7 або <50 Відкласти введення В. Корекція дози гемцитабіну в рамках циклу при раку яєчників у комбінації з карбоплатином. Корекція дози гемцитабіну в рамках циклу при раку яєчників у комбінації з карбоплатином Корекція дози гемцитабіну в рамках циклу при раку яєчників у комбінації з карбоплатином Абсолютна кількість гранулоцитів (×10 9 /л) Кількість тромбоцитів (×10 9 /л) % від попередньої дози >1,5 і ≥100 100 1-1,5 або 75–100 50 <1 або <75 Відкласти введення Для виявлення негематологічної токсичності необхідно проводити регулярне обстеження пацієнта та контролювати функцію печінки та нирок. Залежно від ступеня токсичності дозу можна знижувати протягом кожного циклу або з початком нового циклу ступінчасто. Введення препарату має бути відкладено доти, доки, на думку лікаря, токсичність не вирішиться. Особливі групи пацієнтів Літні пацієнти: Немає даних, що дозволяють припустити, що у пацієнтів похилого віку необхідно коригувати дозу. Пацієнти з порушенням функції печінки та нирок: Застосовувати гемцитабін у пацієнтів із печінковою недостатністю або з порушеною функцією нирок слід з обережністю, оскільки достатніх даних щодо застосування препарату у цієї категорії пацієнтів немає. Ниркова недостатність легкого або середнього ступеня тяжкості (швидкість клубочкової фільтрації від 30 мл/хв до 80 мл/хв) не має помітного впливу на фармакокінетику гемцитабіну. Діти: Гемцитабін вивчався в обмежених дослідженнях І та ІІ фази у дітей з різними типами новоутворень. Даних цих досліджень недостатньо для доказу ефективності та безпеки застосування гемцитабіну у дітей. Рекомендації щодо приготування розчину для інфузій Як розчинник використовується лише 0,9% розчин натрію хлориду без консервантів. Для приготування концентрату вміст флакону 200 мг розчиняють не менше, ніж 5 мл, і 1 г - не менше, ніж 25 мл 0,9% розчину натрію хлориду для ін'єкцій. Кожен флакон акуратно збовтують до повного розчинення ліофілізату. Отриманий розчин має бути прозорим. Максимальна концентрація гемцитабіну не повинна перевищувати 40 мг/мл. Розчини, приготовані з концентрацією вище 40 мг/мл, можуть супроводжуватися неповним розчиненням. Приготовлений концентрат гемцитабіну, що містить потрібну дозу препарату, перед введенням розбавляють 0,9% розчином хлориду натрію для ін'єкцій у кількості, достатньому для 30-хвилинної внутрішньовенної інфузії. Перед парентеральним введенням необхідно візуально контролювати приготовлений розчин на наявність механічних домішок та зміну кольору.ПередозуванняАнтидот для гемцитабіну невідомий. Клінічно допустима токсичність спостерігалася при введенні одноразових доз до 5,7 г/м2 внутрішньовенно протягом 30 хвилин кожні два тижні. У разі підозри на передозування пацієнт повинен перебувати під постійним лікарським контролем, включаючи підрахунок формули крові. За потреби пацієнту проводять симптоматичне лікування.Запобіжні заходи та особливі вказівкиЛікування гемцитабіном можна проводити лише під наглядом лікаря, який має досвід застосування протипухлинної хіміотерапії. Гематологічна токсичність Гемцитабін може пригнічувати функцію кісткового мозку, що проявляється лейкопенією, тромбоцитопенією або анемією. Перед кожним введенням гемцитабіну необхідно контролювати кількість тромбоцитів, лейкоцитів та гранулоцитів у крові. При ознаках пригнічення функції кісткового мозку, спричиненого препаратом, необхідно припинити лікування або скоригувати дозу. Функція нирок та печінки Необхідно проводити регулярне обстеження пацієнта та оцінку функції нирок та печінки. Введення гемцитабіну при метастазах у печінці, при гепатиті та алкоголізмі в анамнезі, а також при цирозі печінки збільшує ризик розвитку печінкової недостатності. У пацієнтів, які отримували гемцитабін, гемолітико-уремічний синдром реєструвався у поодиноких випадках. Терапія гемцитабіном повинна бути припинена з появою перших ознак мікроангіопатичної гемолітичної анемії, таких як швидке зниження гемоглобіну, тромбоцитопенія, підвищення концентрації сироваткового білірубіну. Ниркова недостатність може бути незворотною після припинення терапії гемцитабіном, у зв'язку з чим може знадобитися гемодіаліз. Судинні порушення Синдром підвищеної проникності капілярів, респіраторний дистрес-синдром дорослих, синдром оборотної задньої енцефалопатії з потенційно серйозними наслідками спостерігалися у пацієнтів,отримували гемцитабін у монотерапії або у комбінації з іншими хіміотерапевтичними препаратами. Ці синдроми можуть бути пов'язані з пошкодженням ендотелію судин, можливо індукованим гемцитабіном. У разі їх розвитку під час терапії слід припинити лікування гемцитабіном та вжити необхідних заходів. Функція легенів Крім респіраторного дистрес-синдрому дорослих, інші порушення функції легень, іноді тяжкого ступеня (наприклад, набряк легень, інтерстиціальний пневмоніт), були зареєстровані у пацієнтів, які отримували гемцитабін у монотерапії або у комбінації з іншими цитостатиками. Етіологія цих порушень невідома. При розвитку таких побічних ефектів необхідно припинити терапію гемцитабіном та вжити необхідних заходів. Раннє використання симптоматичної терапії може покращити ситуацію. Фертильність У дослідженнях фертильності гемцитабін викликав гіпосперматогенез у самців мишей. Тому чоловікам, які отримують терапію гемцитабіном, не рекомендується батьківство під час лікування та протягом 6 місяців після його закінчення. До початку лікування слід звернутися за додатковою консультацією щодо кріоконсервації сперми через можливу безплідність внаслідок терапії гемцитабіном. Збільшення тривалості інфузії та частоти введень призводить до зростання токсичності. Залежно від ступеня токсичності дозу можна знижувати протягом кожного циклу або з початком нового циклу ступінчасто. Вплив на здатність до керування автотранспортом та управління механізмами Досліджень впливу гемцитабіну на здатність керувати автотранспортними засобами та іншими механізмами не проводилося. Проте відомо, що гемцитабін може викликати сонливість від слабкого до помірного ступеня, особливо спільно з вживанням алкоголю. Пацієнтів слід застерігати від управління механізмами у випадках, коли вони відчувають сонливість.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
674,00 грн
629,00 грн
Склад, форма випуску та упаковкаЛіофілізат - 1 фл. активна речовина: гемцитабіну гідрохлорид 228 мг, еквівалентний 200 мг гемцитабіну основи; допоміжні речовини: манітол 200 мг, ацетат натрію 12,5 мг. Поміщають у флакони зі скла типу I. По одному флаконі з інструкцією по застосуванню поміщають у картонну пачку. На пачці допускається наявність стікера "Зразок. Не для продажу." у разі безоплатного розповсюдження зразка препарату медичним установам.Опис лікарської формиЛіофілізат від білого до майже білого кольору.Фармакотерапевтична групаПротипухлинний засіб, антиметаболіт.ФармакокінетикаГемцитабін швидко виводиться з організму нирками переважно у вигляді неактивного метаболіту 2'-дезокси-2',2'-дифторуридину. Менше 10% введеної внутрішньовенної дози виявляється у сечі у формі незміненого препарату. Зв'язування гемцитабіну з білками плазми незначне. Фармакокінетичний аналіз досліджень з одноразовим та багаторазовим введенням доз показує, що обсяг розподілу значною мірою залежить від статі. Системний кліренс, який коливається приблизно від 30 л/год/м2 до 90 л/год/м2, залежить від віку та статі. Період напіввиведення коливається від 32 до 94 хвилин.ФармакодинамікаГемцитабін є антиметаболітом групи аналогів піримідину. Препарат виявляє циклоспецифічність, діючи на клітини у фазах S (фаза реплікації) та Gi/S (проміжок між фазою початкового росту та фазою реплікації). Гемцитабін метаболізується всередині клітини під дією нуклеозидкіназ з утворенням активних дифосфатних та трифосфатних нуклеозидів. Дифосфатні нуклеозиди інгібують рибонуклеотидредуктазу, яка діє як єдиний каталізатор реакцій, що призводять до утворення дезоксинуклеозидтрифосфатів, необхідних для синтезу дезоксирибонуклеїнової кислоти (ДНК). Трифосфатні нуклеозиди активно конкурують з дезоксицитидинтрифосфатом за вбудовування в молекули ДНК та рибонуклеїнової кислоти-(РНК). Після вбудовування внутрішньоклітинних метаболітів гемцитабіну в ланцюг ДНК, до ниток, що її ростуть, додається ще один додатковий нуклеотид, що призводить до повного інгібування подальшого синтезу ДНК і запрограмованої загибелі клітини, відомої як апоптоз.Показання до застосуванняМісцевий або метастатичний недрібноклітинний рак легені як терапія першої лінії в комбінації сцисплатином або карбоплатином, а також у монотерапії у літніх пацієнтів з функціональним статусом, рівним 2. Нерезектабельний, місцеворецидивний або метастатичний рак молочної залози у складі комбінованої терапії з паклітакселом після проведення неоад'ювантної та/або ад'ювантної терапії з включенням антрациклінів за відсутності протипоказань до їх призначення. Місцевий або метастатичний уротеліальний рак (рак сечового міхура, ниркової балії, сечоводів, уретри). Місцево поширений або метастатичний епітеліальний рак яєчників як монотерапія або у поєднанні з карбоплатином у пацієнтів з прогресуванням захворювання після проведення першої лінії терапії на основі платинових препаратів. Місцевий або метастатичний рак підшлункової залози. Місцевий або метастатичний рак шийки матки. Рак жовчовивідних шляхів. Показана ефективність гемцитабіну при поширеному дрібноклітинному раку легені та поширеному рефрактерному раку яєчка.Протипоказання до застосуванняПідвищена чутливість до гемцитабіну або до інших компонентів препарату. Вагітність та період годування груддю. Вік до 18 років. З обережністю: при порушенні функції печінки та/або нирок, пригніченні кістковомозкового кровотворення (у тому числі на фоні супутньої променевої або хіміотерапії), гострих інфекційних захворюваннях вірусної, грибкової або бактеріальної природи, у пацієнтів з серцево-судинними захворюваннями (в тому числіПобічна діяПобічні реакції, що зустрічалися частіше, ніж у поодиноких випадках, перераховані відповідно до наступної градації: дуже часто (≥10%); часто (≥1%, Порушення з боку системи крові та лімфатичної системи: дуже часто – анемія, лейкопенія та тромбоцитопенія; часто – фебрильна нейтропенія; дуже рідко – тромбоцитоз. Порушення з боку імунної системи: дуже рідко – анафілактична реакція. Порушення з боку обміну речовин та харчування: часто – анорексія. Порушення з боку нервової системи: часто – головний біль, безсоння, сонливість; нечасто – порушення мозкового кровообігу; дуже рідко – синдром оборотної задньої енцефалопатії. Порушення з боку серця: нечасто – серцева недостатність; аритмія, переважно суправентрикулярна; рідко – інфаркт міокарда. Порушення з боку судин: дуже часто – набряки, периферичні набряки; рідко – зниження артеріального тиску, васкуліт периферичних судин, гангрена; дуже рідко – синдром підвищеної проникності капілярів. Порушення з боку дихальної системи: дуже часто – задишка; часто – кашель, риніт; нечасто – бронхоспазм, інтерстиціальний пневмоніт; рідко – набряк легень, респіраторний дистрес-синдром дорослих. Порушення з боку системи шлунково-кишкового тракту: дуже часто - нудота, блювання, підвищення активності "печінкових" ферментів аспартатамінотрансферази (ACT), аланінамінотрансферази (АЛТ) та лужної фосфатази; часто – діарея, стоматит, виразкове ураження слизової оболонки порожнини рота, запор, підвищення концентрації білірубіну; нечасто -гепатотоксичність важкого ступеня, включаючи печінкову недостатність, у деяких випадках із летальним кінцем; рідко – підвищення концентрації гаммаглутамілтрансферази (ГГТ); дуже рідко – ішемічний коліт. Порушення з боку шкіри та підшкірних тканин: дуже часто – алергічні шкірні висипання легкого ступеня, що супроводжуються свербінням; алопеція (зазвичай мінімальна втрата волосся); часто-свербіж, пітливість; рідко - виразки, утворення везикул, лущення, шкірні реакції тяжкого ступеня, включаючи десквамацію та бульозне ураження шкіри; дуже рідко – токсичний епідермальний некроліз, синдром Стівенса-Джонсона. Порушення з боку нирок та сечовивідних шляхів: дуже часто – протеїнурія легкого ступеня та гематурія; нечасто – ниркова недостатність; рідко – підвищення концентрації креатиніну, сечовини та лактатдегідрогенази (ЛДГ) при гемолітико-уремічному синдромі. Порушення з боку скелетно-м'язової та сполучної тканини: часто – біль у спині, міалгія. Інші: дуже часто – грипоподібний синдром. Також були зареєстровані випадки нездужання, пітливість; часто-підвищення температури тіла, астенія, озноб; рідко – реакції у місці ін'єкції переважно легкого ступеня. Гіперчутливість: анафілактоїдні реакції реєструвалися дуже рідко. Променева токсичність реєструвалася рідко (див. Взаємодія з іншими видами терапії). Застосування гемцитабіну в комбінації з паклітакселом при раку молочної залози Небажані явища ІІІ ступеня тяжкості Гематологічна токсичність: анемія – 5,7%, тромбоцитопенія – 5,3%, нейтропенія – 31,3%. Негематологічна токсичність: фебрильна нейтропенія – 4,6%, підвищена стомлюваність – 5,7%, діарея – 3,1%, моторна нейропатія – 2,3%, сенсорна нейропатія – 5,3%. Небажані явища IV ступеня тяжкості Гематологічна токсичність: анемія – 1,1%, тромбоцитопенія – 0,4%, нейтропенія – 17,2% (нейтропенія IV ступеня тривалістю понад 7 днів була зареєстрована у 12,6% пацієнтів). Негематологічна токсичність: фебрильна нейтропенія – 0,4%, підвищена стомлюваність – 0,8%, моторна нейропатія – 0,4%, сенсорна нейропатія –0,4%. Застосування гемцитабіну в комбінації з цисплатином при раку сечового міхура Небажані явища ІІІ ступеня тяжкості Гематологічна токсичність: анемія – 24%, тромбоцитопенія – 29%. Негематологічна токсичність: нудота та блювання – 22%, діарея – 3%, інфекція – 2%, стоматит – 1%. Небажані явища IV ступеня тяжкості Гематологічна токсичність: анемія – 4%, тромбоцитопенія – 29%. Негематологічна токсичність: інфекція – 1%. Застосування гемцитабіну в комбінації з карбоплатином при раку яєчників Небажані явища ІІІ ступеня тяжкості Гематологічна токсичність: анемія – 22,3%, нейтропенія – 41,7%, тромбоцитопенія – 30,3%, лейкопенія –48,0%. Негематологічна токсичність: кровотеча – 1,8%, фебрильна нейтропенія – 1,1%. Небажані явища IV ступеня тяжкості Гематологічна токсичність: анемія –5,1%, нейтропенія –28,6%, тромбоцитопенія – 4,6%, лейкопенія – 5,1%. Негематологічна токсичність: інфекція без нейтропенії – 0,6%.Взаємодія з лікарськими засобамиВзаємодія з іншими видами терапії Променева терапія Одночасне застосування (спільне або з інтервалом менше 7 днів): токсичність, пов'язана з таким мультимодальним лікуванням, залежить від багатьох різних факторів: дози гемцитабіну, частоти введення гемцитабіну, дози променевої терапії, техніки планування променевої терапії, типу та обсягу опромінюваної тканини. Доклінічні та клінічні дослідження показали, що гемцитабін має радіосенсибілізуючу дію. У єдиному дослідженні, в якому гемцитабін вводився в дозі 1000 мг/м2 протягом 6 тижнів одночасно з терапевтичним опроміненням грудної клітини у пацієнтів з недрібноклітинним раком легені, була зафіксована значна токсичність у вигляді важкого та потенційно небезпечного для життя запалення слизових оболонок, ; а також пневмоніту,особливо у пацієнтів із великим обсягом опромінення тканин (медіана обсягу опромінення 4795 см3). Дослідження (дослідження II фази при недрібноклітинному раку легені), що проводилися пізніше, свідчать про доцільність введення гемцитабіну в нижчих дозах з супутньою променевою терапією з прогнозованою токсичністю. Променева терапія на ділянку грудної клітки (СОД 66 Гр) проводилася одночасно з хіміотерапією гемцитабіном у дозі 600 мг/м2 (4 введення) та цисплатином у дозі 80 мг/м2 (2 введення) протягом 6 тижнів. Декілька досліджень I та II фази показали, що при недрібноклітинному раку легені та раку підшлункової залози доцільніше проводити монотерапію гемцитабіном (у дозі до 300 мг/м2/тиждень) паралельно з променевою терапією.Оптимальний режим безпечного введення гемцитабіну з терапевтичними дозами променевої терапії ще встановлено для всіх типів новоутворень. Послідовне застосування (інтервал більше 7 днів): крім променевої реакції при введенні гемцитабіну більш ніж за 7 днів до або після променевої терапії збільшення токсичності не зареєстровано. Ці дані дозволяють припустити, що гемцитабін можна вводити через тиждень після променевої терапії або після того, як будуть дозволені гострі наслідки променевої терапії.що гемцитабін можна вводити через один тиждень після променевої терапії або після того, як буде дозволено гострі наслідки променевої терапії.що гемцитабін можна вводити через один тиждень після променевої терапії або після того, як буде дозволено гострі наслідки променевої терапії. І при одночасному, і при послідовному застосуванні гемцитабіну з променевою терапією були зареєстровані променеві пошкодження тканин, що опромінюються (наприклад, езофагіт, коліт і пневмоніт). Інші Не рекомендується спільне застосування з живими вакцинами жовтої лихоманки та іншими живими вакцинами внаслідок ризику системного захворювання з можливим летальним результатом, особливо у пацієнтів з імуносупресією.Спосіб застосування та дозиГемцитабін вводиться внутрішньовенно краплинно протягом 30 хвилин. Перед кожним введенням гемцитабіну необхідно контролювати кількість тромбоцитів, лейкоцитів та гранулоцитів у крові. При ознаках пригнічення функції кісткового мозку, спричиненого препаратом, необхідно припинити лікування або скоригувати дозу. Недрібноклітинний рак легені (місцерозповсюджений або метастатичний), перша лінія терапії. Монотерапія: Рекомендована доза препарату – 1000 мг/м2 в 1, 8 та 15 дні кожного 28-денного циклу. Комбінована терапія з цисплатином: Рекомендована доза препарату – 1250 мг/м2 на 1 та 8 день кожного 21-денного циклу або 1000 мг/м2 у 1, 8 та 15 дні кожного 28-денного циклу. Цисплатин вводиться у дозі 70 мг/м2 на 1 день циклу після інфузії гемцитабіну на фоні гіпергідратації. Комбінована терапія з карбоплатином: Рекомендована доза препарату – 1000 мг/м2 або 1200 мг/м2 на 1 та 8 день кожного 21-денного циклу. Карбоплатин вводиться з розрахунку AUC (площа під кривою «концентрація-час») 5,0 мг/мл/хв за 1 день циклу після інфузії гемцитабіну. Рак молочної залози (нерезектабельний, місцеворецидивний або метастатичний). Комбінована терапія з паклітакселом: Як терапія першої лінії при прогресуванні захворювання після неоад'ювантної та/або ад'ювантної терапії, що включає антрацикліни, за відсутності протипоказань до них. Паклітаксел вводиться в дозі 175 мг/м2 внутрішньовенно крапельно протягом 3 годин на день 21-денного циклу з подальшим введенням гемцитабіну. Рекомендована доза препарату – 1250 мг/м2 на 1 та 8 день кожного 21-денного циклу. Перед початком комбінованої терапії (гемцитабін + паклітаксел) абсолютна кількість гранулоцитів у крові у пацієнтів має бути не менше ніж 1500/мкл. Уротеліальний рак (рак сечового міхура (місцерозповсюджений, метастатичний та поверхневий), ниркової балії, сечоводу, сечовипускального каналу). Монотерапія: Рекомендована доза препарату – 1250 мг/м2 у 1, 8 та 15 дні кожного 28-денного циклу. Комбінована терапія з цисплатином: Рекомендована доза препарату — 1000 мг/м2 в 1, 8 і 15 днів у поєднанні з цисплатином, який вводиться в дозі 70 мг/м2 відразу після інфузії гемцитабіну в 1 або 2 день кожного 28-денного циклу. Клінічні дослідження показали, що за дози цисплатину 100 мг/м2 спостерігається більш виражена мієлосупресія. Епітеліальний рак яєчників (місцерозповсюджений або метастатичний, резистентний до похідних платини). Монотерапія: Рекомендована доза препарату – 800-1250 мг/м2 у 1, 8 та 15 дні кожного 28-денного циклу. Комбінована терапія з карбоплатином: Рекомендована доза препарату – 1000 мг/м2, на 1 та 8 день у поєднанні з карбоплатином з розрахунку AUC 4,0 мг/мл/хв, який вводиться відразу після інфузії гемцитабіну на 1 день кожного 21-денного циклу. Рак підшлункової залози (місцерозповсюджений або метастатичний, у т.ч. резистентний до терапії фторурацилом). Монотерапія: Рекомендована доза препарату – 1000 мг/м2 один раз на тиждень протягом 7 тижнів з наступною тижневою перервою. Потім препарат вводиться в 1, 8 та 15 дні кожного 28-денного циклу. Рак шийки матки (місцерозповсюджений або метастатичний). Комбінована терапія з цисплатином: При місцеворозповсюдженому раку при послідовній хіміопроменевій терапії (неоад'ювантно) та при метастатичному раку цисплатин вводиться в дозі 70 мг/м2 на 1 день циклу на тлі гіпергідратації з подальшим введенням гемцитабіну. Гемцитабін вводиться в дозі 1250 мг/м2 на 1 та 8 день кожного 21-денного циклу. При місцевопоширеному раку при одночасної хіміопроменевої терапії цисплатин вводиться в дозі 40 мг/м2 з наступним (безпосередньо після введення цисплатину) введенням гемцитабіну. Гемцитабін вводиться 1 раз на тиждень за 1-2 години до початку променевої терапії у дозі 125 мг/м2. Рак жовчовивідних шляхів Комбінована терапія з цисплатином: Цисплатин вводиться в дозі 70 мг/м2 на 1 день циклу на тлі гіпергідратації з подальшим введенням гемцитабіну. Гемцитабін вводиться у дозі 1250 мг/м2 на 1 та 8 день кожного 21-денного циклу. Корекція дози У разі розвитку гематологічної токсичності доза гемцитабіну може бути зменшена або його введення відкладено відповідно до наступних схем: А. Корекція дози гемцитабіну в рамках циклу при уротеліальному раку, недрібноклітинному раку легені, раку підшлункової залози як монотерапія або в комбінації з цисплатином. Корекція дози гемцитабіну в рамках циклу при уротеліальному раку, недрібноклітинному раку легені, раку підшлункової залози як монотерапія або в комбінації з цисплатином. Корекція дози гемцитабіну в рамках циклу при уротеліальному раку, недрібноклітинному раку легені, раку підшлункової залози як монотерапія або в комбінації з цисплатином. Абсолютна кількість гранулоцитів (× 109 /л) Кількість тромбоцитів (×10 9 /л) % від попередньої дози >1 і >100 100 0,5-1 або 50–100 75 <0,5 або <50 Відкласти введення Б. Корекція дози гемцитабіну в рамках циклу при раку молочної залози у комбінації з паклітакселом. Корекція дози гемцитабіну в рамках циклу при раку молочної залози у комбінації з паклітакселом Корекція дози гемцитабіну в рамках циклу при раку молочної залози у комбінації з паклітакселом Абсолютна кількість гранулоцитів (×10 9 /л) Кількість тромбоцитів (× 109 /л) % від попередньої дози ≥1,2 і >75 100 1-<1,2 або 50–75 75 0,7-<1 і ≥50 50 <0,7 або <50 Відкласти введення В. Корекція дози гемцитабіну в рамках циклу при раку яєчників у комбінації з карбоплатином. Корекція дози гемцитабіну в рамках циклу при раку яєчників у комбінації з карбоплатином Корекція дози гемцитабіну в рамках циклу при раку яєчників у комбінації з карбоплатином Абсолютна кількість гранулоцитів (×10 9 /л) Кількість тромбоцитів (×10 9 /л) % від попередньої дози >1,5 і ≥100 100 1-1,5 або 75–100 50 <1 або <75 Відкласти введення Для виявлення негематологічної токсичності необхідно проводити регулярне обстеження пацієнта та контролювати функцію печінки та нирок. Залежно від ступеня токсичності дозу можна знижувати протягом кожного циклу або з початком нового циклу ступінчасто. Введення препарату має бути відкладено доти, доки, на думку лікаря, токсичність не вирішиться. Особливі групи пацієнтів Літні пацієнти: Немає даних, що дозволяють припустити, що у пацієнтів похилого віку необхідно коригувати дозу. Пацієнти з порушенням функції печінки та нирок: Застосовувати гемцитабін у пацієнтів із печінковою недостатністю або з порушеною функцією нирок слід з обережністю, оскільки достатніх даних щодо застосування препарату у цієї категорії пацієнтів немає. Ниркова недостатність легкого або середнього ступеня тяжкості (швидкість клубочкової фільтрації від 30 мл/хв до 80 мл/хв) не має помітного впливу на фармакокінетику гемцитабіну. Діти: Гемцитабін вивчався в обмежених дослідженнях І та ІІ фази у дітей з різними типами новоутворень. Даних цих досліджень недостатньо для доказу ефективності та безпеки застосування гемцитабіну у дітей. Рекомендації щодо приготування розчину для інфузій Як розчинник використовується лише 0,9% розчин натрію хлориду без консервантів. Для приготування концентрату вміст флакону 200 мг розчиняють не менше, ніж 5 мл, і 1 г - не менше, ніж 25 мл 0,9% розчину натрію хлориду для ін'єкцій. Кожен флакон акуратно збовтують до повного розчинення ліофілізату. Отриманий розчин має бути прозорим. Максимальна концентрація гемцитабіну не повинна перевищувати 40 мг/мл. Розчини, приготовані з концентрацією вище 40 мг/мл, можуть супроводжуватися неповним розчиненням. Приготовлений концентрат гемцитабіну, що містить потрібну дозу препарату, перед введенням розбавляють 0,9% розчином хлориду натрію для ін'єкцій у кількості, достатньому для 30-хвилинної внутрішньовенної інфузії. Перед парентеральним введенням необхідно візуально контролювати приготовлений розчин на наявність механічних домішок та зміну кольору.ПередозуванняАнтидот для гемцитабіну невідомий. Клінічно допустима токсичність спостерігалася при введенні одноразових доз до 5,7 г/м2 внутрішньовенно протягом 30 хвилин кожні два тижні. У разі підозри на передозування пацієнт повинен перебувати під постійним лікарським контролем, включаючи підрахунок формули крові. За потреби пацієнту проводять симптоматичне лікування.Запобіжні заходи та особливі вказівкиЛікування гемцитабіном можна проводити лише під наглядом лікаря, який має досвід застосування протипухлинної хіміотерапії. Гематологічна токсичність Гемцитабін може пригнічувати функцію кісткового мозку, що проявляється лейкопенією, тромбоцитопенією або анемією. Перед кожним введенням гемцитабіну необхідно контролювати кількість тромбоцитів, лейкоцитів та гранулоцитів у крові. При ознаках пригнічення функції кісткового мозку, спричиненого препаратом, необхідно припинити лікування або скоригувати дозу. Функція нирок та печінки Необхідно проводити регулярне обстеження пацієнта та оцінку функції нирок та печінки. Введення гемцитабіну при метастазах у печінці, при гепатиті та алкоголізмі в анамнезі, а також при цирозі печінки збільшує ризик розвитку печінкової недостатності. У пацієнтів, які отримували гемцитабін, гемолітико-уремічний синдром реєструвався у поодиноких випадках. Терапія гемцитабіном повинна бути припинена з появою перших ознак мікроангіопатичної гемолітичної анемії, таких як швидке зниження гемоглобіну, тромбоцитопенія, підвищення концентрації сироваткового білірубіну. Ниркова недостатність може бути незворотною після припинення терапії гемцитабіном, у зв'язку з чим може знадобитися гемодіаліз. Судинні порушення Синдром підвищеної проникності капілярів, респіраторний дистрес-синдром дорослих, синдром оборотної задньої енцефалопатії з потенційно серйозними наслідками спостерігалися у пацієнтів,отримували гемцитабін у монотерапії або у комбінації з іншими хіміотерапевтичними препаратами. Ці синдроми можуть бути пов'язані з пошкодженням ендотелію судин, можливо індукованим гемцитабіном. У разі їх розвитку під час терапії слід припинити лікування гемцитабіном та вжити необхідних заходів. Функція легенів Крім респіраторного дистрес-синдрому дорослих, інші порушення функції легень, іноді тяжкого ступеня (наприклад, набряк легень, інтерстиціальний пневмоніт), були зареєстровані у пацієнтів, які отримували гемцитабін у монотерапії або у комбінації з іншими цитостатиками. Етіологія цих порушень невідома. При розвитку таких побічних ефектів необхідно припинити терапію гемцитабіном та вжити необхідних заходів. Раннє використання симптоматичної терапії може покращити ситуацію. Фертильність У дослідженнях фертильності гемцитабін викликав гіпосперматогенез у самців мишей. Тому чоловікам, які отримують терапію гемцитабіном, не рекомендується батьківство під час лікування та протягом 6 місяців після його закінчення. До початку лікування слід звернутися за додатковою консультацією щодо кріоконсервації сперми через можливу безплідність внаслідок терапії гемцитабіном. Збільшення тривалості інфузії та частоти введень призводить до зростання токсичності. Залежно від ступеня токсичності дозу можна знижувати протягом кожного циклу або з початком нового циклу ступінчасто. Вплив на здатність до керування автотранспортом та управління механізмами Досліджень впливу гемцитабіну на здатність керувати автотранспортними засобами та іншими механізмами не проводилося. Проте відомо, що гемцитабін може викликати сонливість від слабкого до помірного ступеня, особливо спільно з вживанням алкоголю. Пацієнтів слід застерігати від управління механізмами у випадках, коли вони відчувають сонливість.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
922,00 грн
892,00 грн
Дозування: 100 мг Фасування: N1 Форма випуску: ліофілізат д/приготування розчину для внутрішньовенного введення Упакування: фл. Производитель: ЛЭНС-Фарм ООО Завод-производитель: ЛЭНС(Россия) Действующее вещество: Дакарбазин. .
927,00 грн
892,00 грн
Дозування: 200 мг Фасування: N1 Форма випуску: ліофілізат д/приготування розчину для внутрішньовенного введення Упакування: фл. Виробник: ЛЕНС-фарм ТОВ Завод-виробник: ЛЕНС(Росія) Действующее вещество: Дакарбазин. .
937,00 грн
305,00 грн
Дозування: 500 мг Фасування: N1 Форма випуску: ліофілізат д/приготування розчину для внутрішньовенного введення Упакування: фл. Виробник: Медак ГмбХ Завод-виробник: Медак(Німеччина) Діюча речовина: Дакарбазін. .
8 252,00 грн
743,00 грн
Дозировка: 120 мг Фасовка: N2 Форма выпуска: лиофилизат д/приготовления р-ра для п/к введения Упаковка: фл. Производитель: Ферринг Арцнаймиттель Гмб Завод-производитель: Ферринг(Швейцария) Действующее вещество: Дегареликс. .
4 664,00 грн
1 047,00 грн
Дозування: 80 мг Фасування: N1 Форма випуску: ліофілізат д/приготування розчину для підшкірного введення Упакування: фл. Виробник: Феррінг Арцнайміттель Гмб Завод-виробник: Феррінг(Швейцарія) Діюча речовина: Дегарелікс. .
Склад, форма випуску та упаковкаКапсули - 1 капс. активна речовина: іматиніб 50,0 мг або 100,0 мг, що відповідає 59,75 мг або 119,50 мг іматинібу мезилату; допоміжні речовини: целюлоза мікрокристалічна 46,00 мг, 92,00 мг, кросповідон 7,50 мг, 15,00 мг, кремнію діоксид колоїдний 1,00 мг, 2,00 мг, магнію стеарат 0,75 мг, 1,50 мг , титану діоксид 0,38 мг, 0,60 мг, желатин 47,51 мг, 74,81 мг, барвник заліза оксид жовтий 0,11 мг, 0,03 мг; барвник заліза оксид червоний – 0,56 мг; Склад чорнила: шеллак, барвник заліза оксид червоний (Е172), пропіленгліколь, калію гідроксид. Капсули 50мг, 10 шт. у блістері з ПВХ/ПЕ/ПВДХ. 3 блістери разом з інструкцією у картонній пачці. Капсули 100мг, 12 шт. у блістері з ПВХ/ПЕ/ПВДХ. 2, 3, 4, 8, 10 та 15 блістерів разом з інструкцією в картонній пачці.Опис лікарської формиВід оранжевого до оранжевого з сіруватим відтінком кольору непрозорі капсули № 1, з маркуванням "NVR SI" червоним чорнилом. Вміст капсул – порошок білого з жовтуватим відтінком кольору.Фармакотерапевтична групаПротипухлинний засіб - протеїнтирозинкінази інгібітор.ФармакокінетикаФармакокінетичні параметри іматинібу оцінювалися в діапазоні доз від 25 мг до 1000 мг. Фармакокінетичні профілі аналізувалися в перший день, а також при досягненні рівноважних концентрацій іматинібу в плазмі на 7 або 28 день. Абсорбція Після внутрішнього застосування біодоступність препарату становить у середньому 98%. Коефіцієнт варіації для показника площа під кривою "концентрація-час" (AUC) становить 40-60%. У діапазоні доз від 25 до 1000 мг відзначено пряму лінійну залежність значення AUC від величини дози. При прийомі препарату з їжею з високим вмістом жирів, у порівнянні з прийомом натще, відзначається незначне зниження ступеня всмоктування (зменшення максимальної концентрації іматинібу в плазмі крові на 11%, AUC – на 7,4%) та уповільнення швидкості всмоктування (збільшення часу досягнення максимальної концентрації іматинібу у плазмі крові на 1,5 год). Розподіл Близько 95% іматинібу пов'язується з білками плазми (головним чином з альбуміном та кислими альфа-глікопротеїнами, у незначній мірі – з ліпопротеїнами). Метаболізм Іматініб метаболізується, головним чином, у печінці з утворенням основного метаболіту (N-деметилованого піперазинового похідного), що циркулює у кров'яному руслі. In vitro метаболіт іматинібу має фармакологічну активність, подібну до активності вихідної речовини. Значення AUC метаболіту становить 16% від AUC іматинібу. Зв'язування метаболіту з білками плазми подібне до такого для іматинібу. Виведення Після прийому однієї дози препарат виводиться з організму протягом 7 днів, переважно у вигляді метаболітів (68% – кишечником та 13% – нирками). У незміненому вигляді виводиться близько 25% дози (20% – кишечником та 5% – нирками). Період напіввиведення іматинібу становить близько 18 год. При повторних прийомах препарату 1 раз на добу фармакокінетичні параметри не змінюються, а рівноважна концентрація іматинібу перевищує вихідну в 1,5-2,5 рази. У пацієнтів віком від 65 років обсяг розподілу збільшується незначно (на 12%). Для пацієнтів із масою тіла 50 кг середня величина кліренсу іматинібу становить 8,5 л/год, а для пацієнтів із масою тіла 100 кг – 11,8 л/год. Однак ці відмінності не є суттєвими та не вимагають корекції дозування препарату залежно від маси тіла пацієнта. Фармакокінетика іматинібу не залежить від статі. Зміни показників кліренсу та обсягу розподілу іматинібу при одночасному застосуванні з іншими лікарськими засобами несуттєві та не вимагають зміни дози. Як і у дорослих пацієнтів, у дітей та підлітків молодше 18 років відбувається швидке всмоктування препарату при прийомі внутрішньо. AUC у даної групи пацієнтів у діапазоні доз 260 та 340 мг/м2 подібна до такої у дорослих у діапазоні доз 400 мг та 600 мг відповідно. При порівнянні у дітей та підлітків значень AUC(0-24) на перший та восьмий дні після повторного прийому препарату по 340 мг/м 1 раз на добу відзначається зростання величини цього показника у 1,7 раза, що свідчить про кумуляцію іматинібу. На основі об'єднаного популяційного фармакокінетичного аналізу у дітей з гематологічними захворюваннями (ХМЛ, Ph + ОЛЛ та ін.), було показано, що кліренс іматинібу прямо пропорційний площі поверхні тіла, інші демографічні показники (вік, маса тіла та індекс маси тіла) не мають клінічно Значного впливу експозицію иматиниба. Аналіз підтвердив, що вплив іматинібу на дітей у діапазоні доз 260 (не вище 400 мг) і 340 мг/м2 (не вище 600 мг) 1 раз на день подібно до такого у дорослих пацієнтів, які отримували іматиніб у дозах 400 мг або 600 мг один раз на день. У пацієнтів із різним ступенем порушення функції печінки середні значення AUC не збільшуються. При застосуванні іматинібу у пацієнтів з легкими або помірними порушеннями функції нирок (кліренс креатиніну > 30 мл/хв) відзначається підвищення експозиції препарату в плазмі в 1,5-2,0 рази, що відповідає збільшенню концентрації кислих альфа-глікопротеїнів (основних білків плазми, що зв'язуються) з іматинібом). Оскільки препарат незначно виводиться нирками, кліренс вільного іматинібу був однаковим для здорових добровольців та пацієнтів із порушеннями функції нирок. Кореляції між експозицією препарату та тяжкістю ниркових порушень не виявлено.ФармакодинамікаІматініб надає вибіркову інгібуючу дію на фермент Всr-Abl-тирозинкіназу, що утворюється при злитті ділянки гена Bcr (breakpoint cluster region) і протоонкогену Аbl (Abelson), на клітинному рівні, селективно пригнічує проліферацію та викликає апоптозин , включаючи незрілі лейкозні клітини, що утворюються у пацієнтів з позитивними за філадельфійською хромосомою хронічним мієлолейкозом та гострим лімфобластним лейкозом. Іматініб селективно пригнічує Всr-Аbl-позитивні колонії, отримані з клітин крові пацієнтів з хронічним мієлолейкозом. Іматініб інгібує проліферацію та індукує апоптоз клітин стромальних пухлин шлунково-кишкового тракту, що експресують тирозинкіназу з мутацією c-Kit рецептора. Активація рецепторів до факторів росту тромбоцитів або Аbl-фрагменту тирозинкінази може бути причиною розвитку як мієлодиспластичних/мієлопроліферативних захворювань, так і гіпереозинофільного синдрому та хронічного еозинофільного лейкозу та дерматофібросаркоми. Активація c-Kit рецептора тирозинкінази та рецепторів до факторів зростання тромбоцитів може лежати в основі патогенезу системного мастоцитозу. Іматініб інгібує передачу сигналу в клітинах та клітинну проліферацію, що виникають внаслідок порушення регуляції активності факторів росту тромбоцитів та стовбурових клітин, c-Kit-рецептора та Аbl-фрагменту тирозинкінази. При застосуванні іматинібу у пацієнтів з неоперабельними та/або метастатичними злоякісними гастроінтестинальними стромальними пухлинами відзначалося достовірне збільшення загальної виживаності пацієнтів (48,8 міс.) та виживання без ознак захворювання (21 міс.). Ад'ювантна терапія препаратом гастроінтестинальних стромальних пухлин протягом 1 року знижує ризик розвитку рецидивів на 89%, збільшує виживання без ознак захворювання (38 міс. іматиніб порівняно з 20 міс. плацебо). Ад'ювантна терапія препаратом гастроінтестинальних стромальних пухлин протягом 3 років призводить до значного збільшення загальної виживаності та виживання без ознак прогресування захворювання порівняно з терапією протягом 1 року.Показання до застосуванняВперше виявлений позитивний філадельфійська хромосома (Ph+) хронічний мієлоїдний лейкоз (ХМЛ) у дітей та дорослих. Ph+ ХМЛ у хронічній фазі при невдачі попередньої терапії інтерфероном альфа або у фазі акселерації, або бластного кризу у дітей та дорослих. Вперше діагностований позитивний за філадельфійською хромосомою (Ph+) гострий лімфобластний лейкоз (ОЛЛ) у дітей та дорослих пацієнтів у комбінації з хіміотерапією. Рецидивуючий або рефрактерний Ph+ ОЛЛ у дорослих пацієнтів як монотерапія. Мієлодиспластичні/мієлопроліферативні захворювання, пов'язані з генними перебудовами рецептора фактора зростання тромбоцитів, у дорослих пацієнтів. Системний мастоцитоз у дорослих пацієнтів з відсутністю D816V з-Kit мутації або з невідомим з-Kit мутаційним статусом. Гіпереозинофільний синдром та/або хронічний еозинофільний лейкоз у дорослих з позитивною або негативною аномальною FIP1L1-PDGRF альфа-тирозинкіназою. Неоперабельні та/або метастатичні злоякісні гастроінтестинальні стромальні пухлини позитивні c-Kit (CD 117) у дорослих пацієнтів. Ад'вантна терапія гастроінтестинальних стромальних позитивних пухлин по c-Kit (CD 117) у дорослих пацієнтів. Неоперабельна, рецидивна та/або метастатична дерматофібросаркома, що вибухає, у дорослих пацієнтів.Протипоказання до застосуванняПідвищена чутливість до іматинібу або будь-якого іншого компонента препарату. Вагітність та період годування груддю. Дитячий вік (ефективність та безпека не встановлені): до 1-го року у пацієнтів із Ph+ гострим лімфобластним лейкозом; до 2-х років у пацієнтів з Ph+ хронічним мієлоїдним лейкозом; до 18 років за іншими показаннями. Якщо у Вас одне з перелічених захворювань перед прийомом препарату, обов'язково проконсультуйтеся з лікарем. Слід обережно застосовувати препарат Глівек®: у пацієнтів з порушенням функції печінки тяжкого ступеня тяжкості; у пацієнтів з порушенням функції нирок тяжкого ступеня тяжкості; у пацієнтів із захворюваннями серцево-судинної системи або за наявності факторів ризику розвитку серцевої недостатності; під час проведення регулярної процедури гемодіалізу; при одночасному застосуванні з препаратами, що інгібують ізофермент CYP3A4, сильними індукторами ізоферменту CYP3A4, препаратами, що є субстратами ізоферменту CYP3A4; при одночасному застосуванні з парацетамолом, варфарином.Побічна діяПрофіль безпеки препарату Глівек добре вивчений. Більшість пацієнтів при застосуванні препарату зазнають тих чи інших небажаних явищ (НЯ). Найбільш частими НЯ (> 10%), пов'язаними з прийомом препарату, були: нейтропенія, тромбоцитопенія, анемія, головний біль, диспепсія, набряки, збільшення маси тіла, нудота, блювання, діарея, міалгії, м'язові судоми, висипання, слабкість, біль животі. Часто відзначалися периферичні набряки переважно в періорбітальній ділянці та набряки нижніх кінцівок. Здебільшого ці НЯ були легкими чи помірно вираженими. Тільки 2-5% пацієнтів припиняли терапію препаратом Глівек через розвиток НЯ. Типи небажаних явищ та частота їх розвитку схожі при прийомі препарату Глівек® дорослими та дітьми з лейкозами. Мієлосупресія, НЯ з боку шлунково-кишкового тракту (ЖКТ), набряки та висипи виникають при застосуванні іматинібу як за показанням ХМЛ, так і з приводу злоякісних стромальних пухлин ШКТ. У пацієнтів з ХМЛ частіше розвивається мієлосупресія, а у пацієнтів зі злоякісними стромальними пухлинами ШКТ частіше виникають шлунково-кишкові та внутрішньопухлинні кровотечі. Інші порушення з боку шлунково-кишкового тракту, такі як обструкція шлунково-кишкового тракту, перфорація та виразка, зустрічаються частіше при стромальних пухлинах шлунково-кишкового тракту. Іншими серйозними НЯ при застосуванні іматинібу є гепатотоксичність. гостра ниркова недостатність, гіпофосфатемія, порушення дихальної системи, синдром лізису пухлини та затримка росту у дітей. Можлива корекція дози препарату залежно від ступеня НЯ, аж до відміни препарату. У ході клінічних досліджень у пацієнтів з ХМЛ та з неоперабельними та/або метастатичними злоякісними стромальними пухлинами шлунково-кишкового тракту відзначалися такі небажані явища, перераховані нижче за органами та системами із зазначенням частоти їх виникнення: дуже часто (≥1/10), часто (≥1/ 100, Інфекційні та паразитарні захворювання: нечасто – герпес простий, герпес оперізувальний, назофарингіт, пневмонія1, синусит, запалення підшкірної клітковини, інфекції верхніх дихальних шляхів, грип, інфекції сечовивідних шляхів, гастроентерит, сепс; рідко – мікоз. Доброякісні, злоякісні та неуточнені новоутворення (включаючи кісти та поліпи): рідко – синдром лізису пухлини. Порушення з боку крові та лімфатичної системи: дуже часто – нейтропенія, тромбоцитопенія, анемія; часто – панцитопенія, фебрильна нейтропенія; нечасто – тромбоцитемія, лімфопенія, пригнічення кістковомозкового кровотворення, еозинофілія, лімфаденопатія; рідко гемолітична анемія. Порушення з боку обміну речовин та харчування: часто – анорексія; нечасто – гіпокаліємія, підвищення або зниження апетиту, гіпофосфатемія, дегідратація, гіперурикемія, подагра, гіперкальціємія, гіперглікемія, гіпонатріємія; рідко – гіперкаліємія, гіпомагніємія. Порушення психіки: часто – безсоння; нечасто – депресія, тривога, зниження лібідо; рідко – сплутаність свідомості. Порушення з боку нервової системи: дуже часто – головний біль2; часто – запаморочення, парестезії, порушення смаку, гіпестезія; нечасто - мігрень, сонливість, непритомність, периферична нейропатія, порушення пам'яті, ішіас, синдром "неспокійних" ніг, тремор, геморагічний інсульт; рідко – підвищення внутрішньочерепного тиску, судоми, неврит зорового нерва. Порушення з боку органу зору: часто - набряк повік, підвищення сльозовиділення, кон'юнктивальний крововилив, кон'юнктивіт, синдром "сухого ока", нечіткість (затуманеність) зору; нечасто подразнення очей, біль в очах, орбітальний набряк, крововилив у склеру, ретинальний крововилив, блефарит, макулярний набряк; рідко – катаракта, набряк диска зорового нерва, глаукома. Порушення з боку органу слуху та лабіринтні порушення: нечасто вертиго, шум у вухах, зниження слуху. Порушення з боку серця: нечасто - відчуття серцебиття, хронічна серцева недостатність, набряк легенів, тахікардія, "припливи"4; рідко - аритмія, фібриляція передсердь, раптова зупинка серця, інфаркт мокарда, стенокардія, перикардіальний випіт, підвищення артеріального тиску. Порушення з боку судин: нечасто – крововилив4; рідко – гематома, субдуральна гематома, похолодання кінцівок, зниження артеріального тиску, синдром Рейно. Порушення з боку дихальної системи, органів грудної клітки та середостіння: часто – носова кровотеча, задишка, кашель; нечасто - плевральний випот5, біль у горлянці або гортані, фарингіт; рідко – плевральний біль, легеневий фіброз, легенева гіпертензія, легеневе крововилив. Порушення з боку травної системи: дуже часто – нудота, блювання, діарея, диспепсія, біль у животі6, часто – здуття живота, метеоризм, запор, гастро-езофагеальний рефлюкс, сухість у роті, гастрит; нечасто – стоматит, виразка слизової оболонки порожнини рота, шлунково-кишкова кровотеча7, відрижка, мелена, езофагіт, асцит, виразка шлунка, блювання кров'ю, хейліт, дисфагія, панкреатит; рідко – коліт, паралітична/обтураційна кишкова непрохідність, запалення кишківника. Порушення з боку печінки та жовчовивідних шляхів: часто підвищення активності "печінкових" ферментів; нечасто – жовтяниця, гепатит, гіпербілірубінемія; рідко печінкова недостатність9, некроз печінки9. Порушення з боку шкіри та підшкірних тканин: дуже часто – періорбітальний набряк, дерматит, екзема, шкірний висип; часто – набряклість обличчя, свербіж, сухість шкіри, еритема, алопеція, нічна пітливість, реакції фотосенсибілізації; нечасто пустульозний висип, петехії, підвищене потовиділення, кропив'янка, екхімоз, схильність до утворення гематом, гіпотрихоз, гіперпігментація/гіпопігментація шкіри, ексфоліативний дерматит, пошкодження нігтів, фолікуліт, петехії, псоріаз; рідко – гострий фебрильний нейтрофільний дерматоз (синдром Світу), зміна кольору нігтів, ангіоневротичний набряк, мультиформна еритема, лейкоцитокластичний васкуліт, синдром Стівенса-Джонсона, гостра генералізована пустульозна екзантема. Порушення з боку скелетно-м'язової та сполучної тканини: дуже часто – м'язові спазми та судоми, кістково-м'язовий біль, включаючи міалгію, артралгію, біль у кістках8; часто – припухання суглобів; нечасто – скутість миші та суглобів, рідко – м'язова слабкість, артрит; частота невідома – уповільнення зростання у дітей. Порушення з боку нирок та сечовивідних шляхів: нечасто – біль у нирках, гематурія, гостра ниркова недостатність, часте сечовипускання. Порушення з боку статевих органів та молочних залоз: нечасто гінекомастія, еректильна дисфункція, менорагія, порушення менструального циклу, сексуальна дисфункція, біль у сосках, збільшення молочних залоз, набряк мошонки. Загальні розлади та порушення в місці введення: дуже часто – затримка рідини та набряки, підвищена стомлюваність, збільшення маси тіла; часто – слабкість, підвищення температури тіла, анасарка, озноб, тремтіння, зниження маси тіла; нечасто біль у грудях, загальне нездужання. Лабораторні та інструментальні дослідження: нечасто – підвищення активності лужної фосфатази, креатинфосфокінази, лактатдегідрогенази та концентрації креатиніну у сироватці крові; рідко – підвищення активності амілази у плазмі крові. 1 Пневмонія найчастіше відзначалася у пацієнтів з ХМЛ у фазі акселерації, владного кризу та з неоперабельними та/або метастатичними злоякісними стромальними пухлинами ШКТ. 2 Головний біль найчастіше спостерігався у пацієнтів з неоперабельними та/або метастатичними злоякісними стромальними пухлинами ШКТ. 3 Небажані явища з боку серця, включаючи хронічну серцеву недостатність, частіше відзначалися у пацієнтів з ХМЛ у фазі акселерації та при бластному кризі та порівняно з пацієнтами з ХМЛ у хронічній фазі (тривалість спостереження 1 рік). 4 "Припливи" найчастіше відзначалися у пацієнтів з неоперабельними та/або метастатичними злоякісними стромальними пухлинами ШКТ; кровотеча (гематоми, геморагії) найчастіше відзначалася у пацієнтів з ХМЛ у фазі акселерації, бластного кризу та з неоперабельними та/або метастатичними злоякісними стромальними пухлинами ШКТ. 5 Плевральний випіт частіше відзначався у пацієнтів з ХМЛ у разі акселерації та при бластному кризі порівняно з пацієнтами з ХМЛ у хронічній фазі (тривалість спостереження 1 рік). 6/7 Біль у животі та шлунково-кишкові кровотечі найчастіше відзначалися у пацієнтів з неоперабельними та/або метастатичними злоякісними стромальними пухлинами ШКТ. 8 М'язово-скелетний біль, включаючи міалгії, артралгії, біль у кістках, частіше спостерігався у пацієнтів з ХМЛ порівняно з пацієнтами з неоперабельними та/або метастатичними злоякісними стромальними пухлинами ШКТ. 9 Повідомлялося про окремі випадки розвитку печінкової недостатності та некрозу печінки. При застосуванні препарату Глівек у клінічній практиці, а також у ході додаткових клінічних досліджень відзначалися наступні НЯ, перелічені нижче за органами та системами із зазначенням частоти їх виникнення: дуже часто (≥1/10), часто (≥1/100) Порушення з боку нервової системи: нечасто – набряк мозку. Порушення з боку органу зору: рідко – крововилив у склоподібне тіло. Порушення з боку серця: рідко – перикардит, тампонада серця; дуже рідко – анафілактичний шок. Порушення з боку судин: нечасто – тромбоз/емболія. Порушення з боку дихальної системи, органів грудної клітки та середостіння: нечасто – гостра дихальна недостатність1, інтерстиційна пневмонія. Порушення з боку травної системи: нечасто – паралітична/обтураційна кишкова непрохідність, кровотечі з пухлини ШКТ, некроз пухлини ШКТ, перфорація ШКТ2; рідко дивертикуліт, судинна ектазія антрального відділу шлунка (GAVE-синдром). Порушення з боку шкіри та підшкірних тканин: нечасто – долоннопідошовна еритродизестезія; рідко – ліхеноїдний кератоз, червоний плоский лишай; дуже рідко – токсичний епідермальний некроліз; частота невідома - лікарський висип з еозинофілією та системними симптомами (DRESS). Порушення з боку кістково-м'язової та сполучної тканини: рідко – аваскулярний некроз/некроз головки стегнової кістки, рабдоміоліз/міопатія. Порушення з боку статевих органів та молочної залози: дуже рідко – кровотеча з кісти жовтого тіла/яєчника. 1 Є окремі повідомлення про розвиток вираженої гострої дихальної недостатності з летальним результатом у пацієнтів з тяжкими інфекційними захворюваннями, вираженою нейтропенією та іншими серйозними супутніми захворюваннями. 2 Повідомлялося про окремі випадки розвитку перфорацій ШКТ із летальним кінцем. Опис окремих небажаних лікарських реакцій Пригнічення кровотворення Частота пригнічення кровотворення та ступінь його виразності були максимальними у разі застосування препарату у високих дозах та, мабуть, залежали від стадії ХМЛ. Загалом, пригнічення кровотворення на фоні застосування препарату Глівек® у пацієнтів ХМЛ було оборотним і в більшості випадків не вимагало відміни препарату або зменшення його дози. Скасування препарату знадобилося в невеликій кількості випадків. Також відзначалися такі явища, як панцитопенія, лімфопенія та пригнічення кровотворення. Крововиливи/кровотечі Найбільш частими клінічно значущими кровотечами були кровотечі із шлунково-кишкового тракту. Найчастіше вони виникали у пацієнтів з пізніми стадіями ХМЛ та у пацієнтів із злоякісними стромальними пухлинами ШКТ, у яких вони можуть бути наслідком основного захворювання (кровотеча з пухлини, зумовлена її некрозом). У післяреєстраційному періоді отримано окремі повідомлення про випадки судинної ектазії антрального відділу шлунка (GAVE-синдром). У пацієнтів з ХМЛ, у яких пригнічення кровотворення відзначалося до початку лікування, в ході лікування нерідко також спостерігаються крововиливи у ЦНС або ШКТ. Встановлено, що у пацієнтів з лейкозами з гострим розвитком захворювання нерідко виникають кровотечі/крововиливи, зумовлені тромбоцитопенією або тромбоцитопатією. Набряки та затримка рідини Набряки є частим побічним ефектом іматинібу. Частота виникнення набряків у пацієнтів, які отримують іматиніб за всіма показаннями, становить понад 50%. Частота та ступінь виразності набряків залежить від дози та, мабуть, корелює з концентрацією препарату у плазмі крові. Найчастіше виникає періорбітальний набряк, з дещо меншою частотою – набряк нижніх кінцівок. Специфічного лікування зазвичай не потрібне. Поєднані побічні ефекти, такі як плевральний випіт, асцит, набряк легенів та швидке збільшення маси тіла з периферичними набряками або без них можуть бути кваліфіковані як "затримка рідини" і в деяких випадках досягати ступеня серйозних (зокрема життєзагрозливих). У пацієнтів з набряками та затримкою рідини серцева недостатність відзначається рідко. У пацієнтів із пізніми стадіями ХМЛ частота розвитку серцевої недостатності була вищою, ніж у пацієнтів інших категорій, що можна пояснити їх ослабленим станом у цілому. Та ж тенденція спостерігалася щодо ниркової недостатності у пацієнтів з набряками та затримкою рідини. Більшість пацієнтів з набряками та затримкою рідини були особами похилого віку (>65 років). Висип та важкі шкірні небажані реакції У ряду пацієнтів, які отримували іматиніб, відзначався генералізований еритематозний, плямисто-папульозний і сверблячий висип, який міг вирішуватися самостійно, незважаючи на продовження лікування препаратом. У деяких пацієнтів виникав свербіж, що не супроводжується висипом; у ряді випадків була присутня еритродермія. Висип відзначався приблизно у третини всіх пацієнтів, які отримували іматиніб за всіма показаннями. Часто висип супроводжується свербінням і, як правило, проявляється у вигляді еритематозних, плямисто-папульозних або ексфоліативних уражень на передпліччі, тулубі або обличчі або у вигляді генералізованого висипу з системними проявами. Найчастіше у разі висипу, вираженість її була незначною, лікування не потрібно. Однак, у рідкісних випадках, наприклад, при синдромі Стівенса-Джонсона,мультиформної еритеми або лікарського висипу з еозинофілією та системними симптомами (DRESS), може знадобитися тимчасова або повна відміна препарату. Як правило, виразність висипу зменшується після застосування антигістамінних препаратів та глюкокортикостероїдів для місцевого застосування. У деяких випадках може виникнути потреба в системній терапії глюкокортикостероїдними препаратами. Гепатотоксичність Препарат може чинити токсичну дію на печінку. Порушення біохімічних показників функції печінки, як правило, полягає у незначному підвищенні активності амінотрансфераз та підвищенні концентрації білірубіну в сироватці крові. Токсична дія на печінку зазвичай проявляється протягом перших двох місяців лікування, однак у ряді випадків вона виявлялася і через 6-12 місяців після початку лікування. Як правило, після відміни препарату біохімічні показники функції печінки нормалізуються протягом 1-4 тижнів. Відзначалися випадки розвитку цитолітичного та холестатичного гепатиту та печінкової недостатності, що в деяких випадках супроводжуються летальним результатом. Непрохідність, перфорація чи виразка шлунка чи кишечника У невеликої частини пацієнтів, які отримували іматиніб, відзначалося виразка ЖКГ, яке в окремих випадках може бути наслідком місцевої подразливої дії іматинібу. Геморагічний некроз пухлини, а також непрохідність та перфорація шлунково-кишкового тракту найчастіше спостерігалися у пацієнтів зі злоякісними стромальними пухлинами шлунково-кишкового тракту. У разі метастазування злоякісних стромальних пухлин ШКТ некроз пухлини може виникати на тлі пухлинної відповіді, що в окремих випадках веде до перфорації. Непрохідність шлунково-кишкового тракту найчастіше виникала у пацієнтів зі злоякісними стромальними пухлинами шлунково-кишкового тракту, у яких її причиною можуть бути метастази або спайковий процес у черевній порожнині, що виникли в результаті раніше проведеної операції на шлунково-кишковому тракті (у разі застосування препарату як засіб ад'ювантної терапії). Тяжкі небажані явища з боку дихальної системи Тяжкі (іноді супроводжуються летальним наслідком) НЯ відзначалися на фоні прийому препарату Глівек®, а саме: гостра дихальна недостатність, легенева гіпертензія, інтерстиційна хвороба легень та фіброз легень. Супутня патологія серцево-судинної або дихальної системи може посилювати тяжкість НЯ. Якщо будь-які вказані в інструкції побічні ефекти посилюються, або Ви помітили будь-які інші побічні ефекти, не вказані в інструкції, повідомте про це лікаря.Взаємодія з лікарськими засобамиПри одночасному застосуванні препарату Глівек® з препаратами, що інгібують ізофермент CYP3A4 цитохрому Р450, наприклад, інгібіторами протеази (індинавір, лопінавір, ритонавір, саквінавір, тілапревір, нелфінавір, боцепревір,конзолоз, золозокозол). , вориконазол), деякими антибіотиками-макролідами (еритроміцин, кларитроміцин, телітроміцин), можливе уповільнення метаболізму іматинібу та збільшення його концентрації у плазмі крові. Необхідна обережність при одночасному застосуванні препарату Глівек з препаратами - інгібіторами ізоферментів CYP3A4. Навпаки, одночасне застосування препаратів, що є індукторами ізоферменту CYP3A4 (наприклад, рифампіцину, дексаметазону, препаратів звіробою продірявленого, протиепілептичних препаратів: карбамазепіну, окскарбазепіну, фенітоїну, фенобарбіталу, фосфенітонію, фосфенітонію у плазмі крові та неефективності терапії. Слід уникати одночасного застосування іматинібу та сильних індукторів ізоферменту CYP3A4. При одночасному застосуванні іматинібу та симвастатину відзначається збільшення Сmах та AUC симвастатину в 2 та 3,5 рази відповідно, що є наслідком інгібування ізоферменту CYP3A4 іматинібом. Рекомендується бути обережним при одночасному застосуванні препарату Глівек® та препаратів, що є субстратами ізоферменту CYP3A4 та мають вузький діапазон терапевтичної концентрації (наприклад, циклоспорин, пімозід, такролімус, сиролімус, ерготамін, фентаніл, терфенадин, бортезоміні). Препарат Глівек® може збільшувати концентрації у сироватці крові інших препаратів, що метаболізуються ізоферментом CYP3A4 (триазоло-бензодіазепіни, дигідропіридин, блокатори "повільних" кальцієвих каналів, більшість інгібіторів ГМГ-КоА-редуктази, в т.ч. стати. Іматиніб також інгібує ізофермент CYP2C9 та ізофермент CYP2C19 in vitro. При одночасному застосуванні препарату Глівек з варфарином спостерігалося збільшення протромбінового часу. При одночасному застосуванні з кумариновими похідними необхідний короткостроковий моніторинг протромбінового часу на початку та наприкінці терапії препаратом, а також при зміні режиму дозування препарату Глівек®. Як альтернативу варфарину слід розглянути питання про застосування низькомолекулярних гепаринів. Недостатньо вивчено питання лікарської взаємодії іматинібу та препаратів для хіміотерапії у пацієнтів з Ph+ ОЛЛ. Необхідно бути обережними при одночасному застосуванні іматинібу та хіміотерапевтичних препаратів у зв'язку з можливим збільшенням ризику розвитку лікарських ускладнень, таких як гепатотоксичність, мієлосупресія та ін.При комбінації іматинібу з хіміотерапевтичними препаратами у високих дозах можливий розвиток транзиторної печінкової токсичності у вигляді збільшення активності "печінкових" трансаміназ та гіпербілірубінемії. При комбінації іматинібу та режимів хіміотерапії, які потенційно можуть викликати порушення функції печінки, слід передбачити контроль функції печінки. In vitro іматиніб інгібує ізофермент CYP2D6 цитохрому Р450 у тих же концентраціях, у яких він інгібує ізофермент CYP3A4. При застосуванні іматинібу в дозі 400 мг 2 рази на добу разом із метопрололом, субстратом ізоферменту CYP2D6, відзначається помірне уповільнення метаболізму метопрололу, що супроводжується збільшенням Сmах та AUC приблизно на 21%. Враховуючи помірне посилення ефектів препаратів, що є субстратами ізоферменту CYP2D6 (наприклад, метопрололу), при їх одночасному застосуванні з іматинібом, зміни режиму дозування не потрібні. In vitro іматиніб пригнічує О-глюкоронідацію ацетамінофену/парацетамолу (константа інгібування-Ki 58.5мкМ). Однак, застосування препарату Глівек® (доза 400 мг на добу протягом 8 днів) з ацетамінофеном/парацетамолом (одноразовий прийом 1000 мг на восьмий день) у пацієнтів з ХМЛ не призводила до зміни фармакокінетики ацетамінофену/парацетамолу. Фармакокінетика іматинібу не змінювалася при одноразовому прийомі ацетамінофену/парацетамолу. Відомості про фармакокінетику або безпеку одночасного застосування іматинібу в дозах >400 мг/день з ацетамінофеном/парацетамолом або тривалого одночасного застосування ацетамінофену/парацетамолу та іматинібу відсутні. У пацієнтів після тиреоїдектомії, які отримують замісну гормональну терапію левотироксином натрію, можливе зниження його концентрації в плазмі при одночасному застосуванні з іматинібом. Відзначено повідомлення про розвиток ураження печінки при одночасному застосуванні іматинібу та аспарагінази.Спосіб застосування та дозиПрепарат слід приймати під час їжі, запиваючи повною склянкою води, щоб знизити ризик розвитку шлунково-кишкових розладів. Дози 400 і 600 мг на добу приймають один прийом; добову дозу 800 мг слід розділити на 2 прийоми – по 400 мг вранці та ввечері. Пацієнтам, які не мають можливості проковтнути капсулу цілком, наприклад, дітям, препарат можна приймати в розведеному вигляді; вміст капсул розводять водою або яблучним соком. Лікування препаратом проводять доти, доки зберігається клінічний ефект. Слід проводити рутинний контроль відповіді на терапію у пацієнтів з Ph+ хронічним мієлоїдним лейкозом, як під час застосування препарату, так і у разі зміни терапії, з метою виявлення субоптимальної відповіді на лікування, втрати відповіді, недостатньої прихильності пацієнта до лікування (комплаентності) або можливого лікарської взаємодії. Корекцію терапії слід проводити, ґрунтуючись на результатах моніторингу. При хронічному мієлоїдному лейкозі (ХМЛ) рекомендована доза препарату Глівек залежить від фази захворювання. У хронічну фазу ХМЛ доза становить 400 мг на добу; у фазу акселерації та при бластному кризі – 600 мг/добу. Препарат слід приймати 1 раз на день. За відсутності виражених побічних ефектів та нейтропенії або тромбоцитопенії, не пов'язаних з лейкозом, можливе підвищення дози: з 400 мг до 600 мг або до 800 мг у пацієнтів у хронічній фазі захворювання; з 600 мг до 800 мг на добу у пацієнтів у фазі акселерації та при бластному кризі. Таке підвищення дози може бути необхідним при прогресуванні ХМЛ (на будь-якій стадії), при відсутності задовільної гематологічної відповіді після 3 місяців лікування, цитогенетичної відповіді через 12 місяців терапії або при втраті раніше досягнутої гематологічної та/або цитогенетичної відповіді. Розрахунок режиму дозування в дітей віком старше 2-х років ґрунтується на площі поверхні тіла. Рекомендована доза на добу становить 340 мг/м2. Загальна добова доза в дітей віком має перевищувати 600 мг. Добову дозу препарату можна приймати одномоментно або розділити на 2 рівні прийоми - вранці та ввечері. При Ph+гострому лімфобластному лейкозі рекомендована доза препарату Глівек становить 600 мг на добу. Розрахунок режиму дозування у дітей старше 1 року ґрунтується на площі поверхні тіла. Рекомендована доза на добу становить 340 мг/м2. Загальна добова доза в дітей віком має перевищувати 600 мг. Добову дозу препарату рекомендується приймати миттєво. У дорослих пацієнтів з рецидивуючим або рефрактерним Ph+ гострим лімфобластним лейкозом рекомендована доза становить 600 мг на добу. При мієлодиспластичних/мієлопроліферативних захворюваннях рекомендована доза препарату Глівек® становить 400 мг на добу. При системному мастоцитозі за відсутності D816V c-Kit мутації рекомендована доза препарату Глівек становить 400 мг на добу. При невідомому мутаційному статусі та недостатній ефективності попередньої терапії рекомендована доза становить 400 мг на добу. При наявності аномальної FIP1L1-PDGFR α-тирозіїкінази, що утворюється в результаті злиття генів Fip like1 і PDGFR, початкова доза, що рекомендується, становить 100 мг на добу. При недостатній ефективності та відсутності виражених побічних ефектів можливе підвищення дози до 400 мг на добу. При гіпереозинофільному синдромі та/або хронічному еозинофільному лейкозі (ГЕС/ХЕЛ) у дорослих пацієнтів рекомендована доза становить 400 мг на добу. У пацієнтів з ГЕС/ХЕЛ, обумовлених аномальною FIP1L1-PDGFR α-тирозинкіназою, початкова доза, що рекомендується, становить 100 мг на добу. При недостатній ефективності та відсутності виражених побічних ефектів можливе підвищення дози до 400 мг на добу. Лікування препаратом проводять доти, доки зберігається клінічний ефект. При неоперабельних та/або метастатичних злоякісних гастроінтестинальних стромальних пухлинах рекомендована доза препарату Глівек становить 400 мг на добу. За відсутності побічних ефектів препарату та недостатньої відповіді можливе збільшення добової дози препарату Глівек з 400 мг до 600 мг або до 800 мг. При появі ознак прогресування захворювання на терапію препаратом Глівек® слід припинити. При застосуванні препарату як ад'ювантна терапія у пацієнтів з гастроінтестинальними стромальними пухлинами рекомендована доза становить 400 мг на добу. Мінімальна тривалість лікування становить 3 роки. Оптимальної тривалості ад'ювантної терапії не встановлено. При неоперабельній, рецидивній та/або метастатичній дерматофібросаркомі, що вибухає, рекомендована доза препарату Глівек® становить 800 мг на добу. Пацієнти з порушенням функції печінки Оскільки іматиніб метаболізується головним чином у печінці, у пацієнтів з порушенням функції печінки легкого, середнього та важкого ступенів тяжкості препарат Глівек® слід застосовувати у мінімальній добовій дозі 400 мг. У разі розвитку небажаних токсичних ефектів дозу препарату необхідно зменшити. Слід обережно застосовувати препарат у пацієнтів з порушенням функції печінки тяжкого ступеня тяжкості. Пацієнти з порушенням функції нирок Нирки не відіграють істотної ролі у виведенні іматинібу та його метаболітів. У пацієнтів з порушеннями функції нирок або у пацієнтів, яким потрібне систематичне проведення гемодіалізу, лікування препаратом Глівек® слід розпочинати з мінімальної ефективної дози – 400 мг 1 раз на добу, дотримуючись обережності. При непереносимості препарату Глівек® початкова доза може бути знижена, при недостатній ефективності – збільшена. Пацієнти похилого віку У пацієнтів похилого віку не потрібна корекція режиму дозування препарату. Коригування режиму дозування при розвитку негематологічних побічних ефектів препарату При розвитку будь-якого серйозного негематологічного побічного ефекту, пов'язаного з прийомом препарату, слід перервати терапію до вирішення ситуації. Потім лікування може бути відновлено в дозі, яка залежить від тяжкості побічного ефекту. При збільшенні концентрації білірубіну та активності "печінкових" трансаміназ у сироватці крові в 3 і 5 разів вище за верхню межу норми (ВГН) відповідно, лікування препаратом слід тимчасово призупинити до зниження концентрації білірубіну до значення менше 1,5хВГН та активності "печінкових" трансаміназ до значення менше 2,5хВГН. Терапію препаратом Глівек® відновлюють із зменшеною добовою дозою: у дорослих дозу зменшують з 400 мг до 300 мг на добу або з 600 мг до 400 мг на добу, або з 800 мг до 600 мг на добу; у дітей – з 340 до 260 мг/м2 на добу. Корекція режиму дозування у разі розвитку серйозних побічних ефектів з боку системи кровотворення (тромбоцитопенія, нейтропенія важкого ступеня тяжкості). При виникненні нейтропенії та тромбоцитопенії потрібна тимчасова відміна препарату або зменшення його дози залежно від ступеня виразності цих небажаних явищ. При системному мастоцитозі (СМ) та гіпереозинофільному синдромі та/або хронічному еозинофільному лейкозі (ГЕС/ХЕЛ), обумовлених аномальною FIP1L1-PDGFR α-тирозинкіназою (початкова доза препарату Глівек® становить 100 мг), у разі зниження абсолютної кількості відмінити препарат Глівек доти, доки абсолютна кількість нейтрофілів не збільшиться до ≥1,5х109/л та тромбоцитів ≥75х109/л; відновити лікування препаратом Глівек у дозі, що застосовується до переривання терапії. При хронічній фазі ХМЛ у дітей та дорослих (початкова доза для дорослих – 400 мг, для дітей – 340 мг/м2), злоякісних гастроінтестинальних стромальних пухлинах, мієлодиспластичних/мієлопроліферативних захворюваннях, СМ та ГЕС/ХЕЛ у дорослих пацієнтів 400 мг) у разі зниження абсолютної кількості нейтрофілів відмінити препарат Глівек доти, доки абсолютна кількість нейтрофілів не збільшиться до ≥1,5х109/л та тромбоцитів ≥75x109/л; відновити лікування препаратом Глівек у дозі, що застосовується до переривання терапії. У разі повторного зниження кількості нейтрофілів У фазу акселерації та бластного кризу ХМЛ у дітей та дорослих та при Рh+ гострому лімфобластному лейкозі у дорослих пацієнтів (початкова доза для дорослих – 600 мг. для дітей – 340 мг/м2) у разі зниження абсолютної кількості нейтрофілів упевнитися, чи є цитопенія наслідком лейкозу (дослідження кісткового мозку); якщо цитопенія не пов'язана з лейкозом, зменшити дозу препарату Глівек до 400 мг (у дітей – 260 мг/м2); якщо цитопенія зберігається протягом 2 тижнів, зменшити дозу до 300 мг (у дітей – 200 мг/м2); якщо цитопенія зберігається протягом 4 тижнів та її зв'язок з лейкозом не підтверджено, відмінити препарат Глівек® доти, доки абсолютна кількість нейтрофілів не збільшиться до ≥1х109/л та тромбоцитів ≥20x109/л; потім відновити лікування препаратом Глівек у дозі 300 мг (у дітей - 260 мг/м2). При неоперабельній, рецидивній та/або метастатичній дерматофібросаркомі (початкова доза препарату Глівек® 800 мг) у разі зниження абсолютної кількості нейтрофілів. відмінити препарат Глівек доти, доки абсолютна кількість нейтрофілів не збільшиться до ≥1,5х1-9/л та тромбоцитів ≥75х109/л; відновити лікування препаратом Глівек у дозі 600 мг. У разі повторного зниження кількості нейтрофілів менше 1х109/л та/або кількості тромбоцитів менше 50x109/л слід повторити дії, зазначені у пункті 1, а потім відновити лікування препаратом Глівек у зменшеній дозі 400 мг.ПередозуванняДосвід застосування препарату Глівек у дозах, що перевищують терапевтичні, обмежений. У клінічній практиці спостерігалися випадки передозування препарату. Загалом, результат випадків передозування препаратом Глівек® був сприятливим (відзначалося поліпшення стану пацієнтів). Антидот до препарату Глівек не відомий. При передозуванні рекомендується медичне спостереження та симптоматична терапія. Передозування у дорослих При прийомі препарату Глівек у дозі 1200-1600 мг протягом 1-10 днів спостерігалися нудота, блювання, діарея, висип, еритема, набряки, припухлість в основному особи, підвищена стомлюваність, м'язові спазми, тромбоцитопенія, панцитопенія біль, зниження апетиту. При прийомі препарату в дозі 1800-3200 мг (найбільша доза становила 3200 мг на добу протягом 6 днів) відзначалися слабкість, міалгія, підвищення в крові активності креатинфосфокінази, концентрації білірубіну, шлунково-кишкові болі. При застосуванні препарату Глівек у дозі 6400 мг одноразово (інформація з опублікованого джерела) у пацієнта розвинулися нудота, блювання, біль у животі, гіпертермія, набряк обличчя, зниження кількості нейтрофілів та підвищення активності печінкових трансаміназ. При прийомі препарату в дозі 8-10 мг одноразово відзначалися блювання та шлунково-кишкові болі. Передозування у дітей та підлітків При прийомі препарату в дозі 400 мг одноразово у 3-річної дитини відзначалися блювання, діарея та анорексія. В іншому випадку при прийомі препарату Глівек у дозі 980 мг одноразово у дитини у віці 3-х років спостерігалося зниження кількості лейкоцитів та діарею.Запобіжні заходи та особливі вказівкиЛікування препаратом Глівек слід проводити лише під наглядом лікаря, який має досвід роботи з протипухлинними препаратами. При поводженні з препаратом слід уникати потрапляння його на шкіру та очі, а також вдихання порошку препарату. Досвід лікування препаратом Глівек® дітей з ХМЛ молодше 2-х років обмежений, досвід застосування препарату за іншими показаннями обмежений у пацієнтів молодше 18 років, досвід застосування препарату у дітей з ОЛЛ молодше одного року обмежений. Довгострокові ефекти тривалого впливу препарату Глівек на зростання у дітей невідомі, але оскільки є повідомлення про випадки затримки росту, рекомендується проводити ретельний контроль зростання у дітей, які отримують препарат Глівек. При застосуванні препарату Глівек® рекомендується регулярно проводити клінічні аналізи крові та здійснювати контроль функції печінки (трансамінази, білірубін, лужна фосфатаза). Слід забезпечити ретельне спостереження за пацієнтами із захворюваннями серця та нирок. У зв'язку з тим, що при застосуванні препарату Глівек у 1-2% випадків відзначається виражена затримка рідини, рекомендується регулярно контролювати масу тіла пацієнтів. У разі несподіваного швидкого збільшення маси тіла слід провести обстеження пацієнта і при необхідності тимчасово припинити терапію препаратом Глівек® та/або призначити діуретики. Найбільша частота розвитку затримки рідини відзначається у літніх пацієнтів із супутнім та захворюваннями серцево-судинної системи. В окремих випадках виражена затримка рідини може мати тяжкий перебіг із летальним результатом. При застосуванні препарату відзначалася смерть пацієнта з бластним кризом та комплексною симптоматикою: плевральним випотом, застійною серцевою та нирковою недостатністю. При застосуванні препарату у пацієнтів із захворюваннями печінки слід регулярно проводити клінічний аналіз крові та визначати активність "печінкових" ферментів. Оскільки є повідомлення про розвиток гіпотиреозу на фоні застосування препарату Глівек у пацієнтів, які перенесли тиреоїдектомію та отримують замісну терапію левотироксином натрію, необхідно регулярно проводити визначення концентрації тиреотропного гормону у даної категорії пацієнтів. У пацієнтів із синдромом гіпереозинофілії (СГЕ) та еозинофільною інфільтрацією міокарда на початку терапії іматинібом спостерігалися окремі випадки розвитку кардіогенного шоку/лівошлуночкової недостатності (пов'язані з дегрануляцією еозинофілів). Ці небажані явища купуються після додавання до терапії системних глюкокортикостероїдів, вжиття заходів, спрямованих на підтримку кровообігу, та тимчасової відміни препарату Глівек®. У пацієнтів з МДС/МПЗ та високим рівнем еозинофілів слід проводити ЕКГ-дослідження та визначати концентрацію кардіоспецифічного тропоніну у сироватці крові. При виявленні відхилень від норми на початку терапії слід розглянути можливість профілактичного застосування системних глюкокортикостероїдів (1-2 мг/кг) протягом 1-2 тижнів одночасно з іматинібом. У пацієнтів з неоперабельними та/або метастатичними злоякісними гастроінтестинальними стромальними пухлинами у клінічних дослідженнях 3 фази кровотечі різної локалізації відзначалися у 12,9% випадків; у дослідженнях 2 фази шлунково-кишкові кровотечі відзначалися у 8 пацієнтів (5,4%), кровотечі з пухлинних вогнищ – у 4 пацієнтів (2,7%). Кровотечі спостерігалися як із органів черевної порожнини, і печінки, залежно від локалізації пухлинних вогнищ. Крім того, у постреєстраційному періоді отримані окремі повідомлення про випадки судинної ектазії антрального відділу шлунка (GAVE-синдром), рідкісну причину шлунково-кишкової кровотечі, зареєстрованих у пацієнтів з ХМЛ та ОЛЛ та іншими захворюваннями. Необхідно контролювати стан шлунково-кишкового тракту у пацієнтів з метастатичними злоякісними гастроінтестинальними стромальними пухлинами (біль у животі, шлунково-кишкові кровотечі, запор та ін.) на початку та на всьому протязі терапії іматинібом. У разі потреби слід розглянути можливість відміни терапії препаратом. Під час терапії препаратом Глівек® і як мінімум протягом 3-х місяців слід використовувати надійні способи контрацепції. Виражене підвищення активності "печінкових" трансаміназ або концентрації білірубіну відзначалося менш ніж у 3% пацієнтів з ХМЛ і зазвичай контролювалося зниженням дози препарату або тимчасовим перериванням лікування (середня тривалість таких епізодів становила близько 1 тижня). Внаслідок ризику розвитку синдрому лізису пухлини перед застосуванням препарату Глівек® слід за необхідності скоригувати клінічно виражену дегідратацію та підвищення концентрації сечової кислоти. Вплив на здатність до керування автотранспортом та управління механізмами Деякі побічні ефекти препарату, такі як запаморочення та нечіткість (затуманювання) зору, можуть негативно впливати на здатність до керування автотранспортом та виконання потенційно небезпечних видів діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій. У зв'язку з цим пацієнтам, які отримують Глівек®, слід виявляти підвищену увагу та обережність при керуванні транспортними засобами та виконанні потенційно небезпечних видів діяльності. З появою описаних небажаних явищ слід утриматися від виконання зазначених видів діяльності.Умови відпустки з аптекЗа рецептомВідео на цю тему
25 115,00 грн
327,00 грн
Склад, форма випуску та упаковкаЛіофілізат - 1 фл. Активна речовина: лінограстим 33.6 млн. МО (263 мкг). Допоміжні речовини: манітол (D-манітол), полісорбат 20, аргінін (L-аргінін), фенілаланін (L-фенілаланін), метіонін (L-метіонін), хлористоводнева кислота. Розчинник: вода д/і – 1 мл. Флакони безбарвного скла (5) у комплекті з розчинником (амп. 5 шт.) – упаковки контурні пластикові (1) – пачки картонні.Опис лікарської формиЛіофілізат для приготування розчину для внутрішньовенного та підшкірного введення білого кольору.Фармакотерапевтична групаРекомбінантний людський глікозильований гранулоцитарний колонієстимулюючий фактор (Г-КСФ) відноситься до групи цитокінів, біологічно активних протеїнів, що регулюють диференціювання та проліферацію клітин. Г-КСФ є фактором, що стимулює клітини-попередники нейтрофілів кісткового мозку. Граноцит® 34 викликає помітне збільшення кількості нейтрофілів у периферичній крові, яка є дозозалежною в інтервалі доз 1-10 мкг/кг/добу. Повторне введення препарату в рекомендованих дозах викликає додаткове збільшення вмісту нейтрофілів у крові. Нейтрофіли, що продукуються у відповідь на введення Граноциту 34, мають нормальні хемотаксичні властивості та фагоцитарну активність. Г-КСФ здатний стимулювати проліферацію ендотеліальних клітин людини. Застосування Граноциту 34, як після хіміотерапії, так і незалежно від неї, призводить до мобілізації (виходу) у периферичну кров клітин-попередників гемопоезу, які можуть бути виділені з крові та введені внутрішньовенно хворому після високодозної хіміотерапії з метою відновлення пошкодженого кровотворення замість трансплантації. кісткового мозку або на додаток до неї. Показано, що введення хворому на аутологічні клітини-попередники гемопоезу з периферичної крові, отриманих за допомогою стимуляції Граноцитом 34, сприяє більш швидкому відновленню кровотворення порівняно з аутотрансплантацією кісткового мозку, що також суттєво зменшує тривалість тромбоцитопенії.ФармакокінетикаФармакокінетичні показники Граноциту 34 залежать від дози препарату та тривалості його введення. Існує пряма залежність між дозою та плазмовою концентрацією ленограстиму та між нейтрофільною відповіддю та концентрацією ленограстиму в плазмі. Всмоктування При повторному введенні (в/в та п/к) C max пропорційна введеній дозі; кумуляції препарату не виявлено. При використанні дози, що рекомендуються, абсолютна біодоступність препарату становить 30%. Розподіл Середній час утримання в організмі при підшкірному введенні становить 7 год. Метаболізм Лінограстим біотрансформується до пептидів. Виведення T1/2 при підшкірному введенні становить 3-4 год, при внутрішньовенному повторному - 1-1.5 год. З сечею у незміненому вигляді виводиться менше 1% від введеної дози.Клінічна фармакологіяСтимулятор лейкопоезу.Показання до застосуванняДля скорочення періоду нейтропенії та пов'язаних з нею ускладнень (у хворих з немієлопроліферативними новоутвореннями, яким проводилася мієлосупресивна терапія з подальшою трансплантацією кісткового мозку, та у тих, хто перебуває у групі підвищеного ризику розвитку тривалої вираженої нейтропенії); для зменшення тривалості вираженої нейтропенії та пов'язаних з нею ускладнень після стандартної мієлосупресивної хіміотерапії; для мобілізації периферичних клітин-попередників гемопоезу у периферичній крові.Протипоказання до застосуванняМієлоїдні новоутворення (за винятком первинно виявленого гострого мієлобластного лейкозу); вперше виявлений гострий мієлобластний лейкоз у хворих віком до 55 років за наявності сприятливих цитогенетичних прогностичних ознак; вагітність; період лактації (грудного вигодовування); підвищена чутливість до ленограстиму або до інших компонентів препарату.Вагітність та лактаціяПротипоказане застосування Граноциту 34 при вагітності. При необхідності застосування препарату у період лактації грудне вигодовування слід припинити. Застосування у дітей Встановлено безпеку та ефективність застосування препарату Граноцит® 34 при пересадці кісткового мозку у дітей віком від 2 років.Побічна діяПри застосуванні Граноциту 34 у здорових осіб найпоширенішими побічними ефектами були головний біль у 30%, біль у кістках у 23%, біль у попереку у 17.5%, астенія у 11%, біль у животі у 6% випадків. Ризик виникнення болю був вищим у осіб, що мають високі значення кількості лейкоцитів у крові, особливо, якщо кількість лейкоцитів перевищувала 50 000/мкл (відзначалося у 24% донорів), і пов'язана з аферезом тромбоцитопенії (кількість тромбоцитів менше 100 000/м 42% донорів. Минуще підвищення рівня АСТ та/або АЛТ спостерігалося у 12%, а минуще підвищення рівня ЛФ - у 16% донорів. Побічні ефекти, що спостерігаються при трансплантації кісткового мозку, такі як інфекційно-запальні ураження порожнини рота, лихоманка, діарея, біль у животі, блювання, висипання, алопеція, сепсис та інфекції, пов'язані з режимами кондиціонування, а не з прийомом Граноцита 3 на частоту появи та вираженість гострої та хронічної реакції "трансплантат-против-господаря" достовірно не визначено. Особливу увагу при трансплантації кісткового мозку слід приділяти контролю над кількістю тромбоцитів у периферичної крові, т.к. їх рівень при застосуванні препарату може бути нижчим, ніж зазвичай. При застосуванні Граноциту 34 при нейтропенії, спричиненій хіміотерапією, зазвичай спостерігаються побічні ефекти, характерні для прийому цитостатиків. Дещо частіше відзначалися біль у кістках та реакції у місці ін'єкцій (гіперемія, набряклість). Зрідка повідомлялося про появу інфільтратів у легенях, які у кількох випадках призвели до розвитку легеневої недостатності або дистрес-синдрому у дорослих. З появою на тлі застосування Граноциту 34 таких симптомів, як кашель, лихоманка, задишка, у поєднанні з рентгенологічними змінами та порушеннями дихальної функції слід призначити відповідну терапію та розглянути питання про припинення введення Граноциту 34. У дуже поодиноких випадках відзначалися різні алергічні реакції, дуже рідко з розвитком анафілактичного шоку. Вкрай рідко відзначалися випадки васкуліту, вузлуватої еритеми, піодермії, синдром Лайєлла. Загальні, але здебільшого безсимптомні випадки збільшення селезінки та дуже рідкісні випадки розриву селезінки були відмічені у здорових донорів або у пацієнтів після введення ГКСФ.Взаємодія з лікарськими засобамиМожлива взаємодія препарату Граноцит® 34 з іншими факторами, що стимулюють кровотворення, та цитокінами дотепер у клінічних дослідженнях не вивчалися.Спосіб застосування та дозиПрепарат вводять підшкірно або внутрішньовенно краплинно протягом 30 хв. При пересадці кісткового мозку, при стандартній хіміотерапії цитотоксичними засобами та для мобілізації клітин-попередників гемопоезу в периферичній крові після застосування цитостатиків препарат призначають у дозі 150 мкг (19.2 млн.МЕ)/м2 поверхні тіла/добу, що еквівалентно 5 м. МЕ)/кг маси тіла/сут. Введення препарату починають наступного дня після трансплантації кісткового мозку або закінчення хіміотерапії. Препарат вводять щодня підшкірно (при трансплантації кісткового мозку можна вводити у вигляді 30-хвилинної внутрішньовенної інфузії) доти, доки після настання очікуваного зниження рівня лейкоцитів їх кількість не відновиться до нормального показника, при досягненні якого препарат може бути відмінений. Максимальна тривалість щоденного введення препарату становить 28 днів. Для проведення мобілізації клітин-попередників гемопоезу в периферичній крові без застосування цитостатиків рекомендована доза препарату становить 10 мкг (1.28 млн.МЕ)/кг маси тіла/добу, щоденно підшкірно протягом 4-6 днів. Лейкаферез слід проводити після відновлення кількості лейкоцитів або після визначення у крові CD34+-клітин за допомогою загальноприйнятих методик. У пацієнтів, які не отримували раніше масивної хіміотерапії, часто достатньо проведення одного лейкаферезу для отримання мінімально необхідної кількості клітин (≥ 2×10 6 CD34+-клітин/кг маси тіла). У здорових донорів застосування препарату п/к протягом 5-6 днів у дозі 10 мкг (1.28 млн.МЕ)/кг маси тіла дозволяло отримати ≥3×106 CD34+-клітин/кг маси тіла в результаті одного лейкаферезу у 83% випадків та в результаті двох лейкаферезів у 97% випадків. Спеціальних досліджень в осіб похилого віку не проводилось. У зв'язку з цим рекомендацій щодо зміни режиму дозування у пацієнтів похилого віку немає. Встановлено безпеку та ефективність застосування препарату Граноцит® 34 при пересадці кісткового мозку у дітей віком від 2 років. Правила приготування розчину для ін'єкцій Для приготування розчину для підшкірного введення вміст флакона розчиняють в 1 мл розчинника, що додається, обережно перемішуючи (сильно не струшувати) близько 5 секунд. Для внутрішньовенного застосування отриманий розчин слід додатково розбавити 0.9% розчином натрію хлориду або 5% розчином декстрози до концентрації не менше ніж 0.32 млн. МО/мл (2.5 мкг/мл), але не більше ніж у 100 мл перерахованих вище розчинів. Відновлений розчин слід зберігати при температурі від 2°С до 8°С протягом 24 годин. Приготовлений розчин слід використовувати якнайшвидше.ПередозуванняЕфекти, що виникають при передозуванні препарату Граноцит 34, не вивчені.Запобіжні заходи та особливі вказівкиЛікування Граноцитом 34 повинно проводитись під наглядом лікаря, який має досвід застосування цитостатичної терапії. Г-КСФ здатний посилювати ріст мієлоїдних пухлинних клітин in vitro, подібна дія in vitro може виявлятися і на деякі пухлинні клітини немієлоїдного ряду. Не встановлена ефективність та безпека Граноциту 34 при мієлодиспластичному синдромі, вторинному гострому мієлобластному лейкозі або хронічному мієлолейкозі. Тому пацієнтам з вищезгаданою патологією Граноцит® 34 не слід призначати. Особлива увага потрібна при діагностуванні гострого мієлобластного лейкозу. Цей діагноз має бути чітко диференційований від бластного кризу хронічного мієлолейкозу. Вплив Граноциту 34 на прогресування мієлодиспластичного синдрому та трансформацію його в мієлолейкоз не було встановлено. Граноцит® 34 слід застосовувати з особливою обережністю при всіх передпухлинних ураженнях мієлоїдного паростка кісткового мозку. Т.к. деякі пухлини можуть, як виняток, мати Г-КСФ-рецептор, слід бути обережним у разі несподіваного рецидиву пухлини під час лікування людським Г-КСФ. При введенні препарату в дозі 5 мкг/кг/добу (0.64 млн. МЕ/кг/добу) при трансплантації кісткового мозку, в жодному разі кількість лейкоцитів не перевищувала 50 000/мкл. Менш ніж у 5% випадків при застосуванні препарату Граноцит® 34 у дозі 5 мкг/кг/добу (0.64 млн.МЕ/кг/добу) та цитотоксичній хіміотерапії число лейкоцитів дорівнювало або перевищувало 70 000/мкл. При цьому жодних побічних реакцій, безпосередньо пов'язаних із лейкоцитозом, не спостерігалося. У зв'язку з потенційним ризиком, пов'язаним із появою вираженого лейкоцитозу, під час лікування Граноцитом 34 слід регулярно контролювати кількість лейкоцитів у крові. Якщо кількість лейкоцитів досягає 50000/мкл, застосування Граноциту 34 має бути негайно припинено. Під час застосування Граноциту 34 для мобілізації клітин-попередників гемопоезу в периферичній крові препарат не повинен вводитись у разі підвищення кількості лейкоцитів понад 70 000/мкл. Особлива увага при трансплантації кісткового мозку має приділятись контролю кількості тромбоцитів у периферичній крові, т.к. їх рівень при застосуванні Граноциту 34 може бути нижчим, ніж зазвичай. Граноцит® 34 не слід застосовувати з метою зменшення встановлених інтервалів між курсами хіміотерапії та/або з метою збільшення доз хіміопрепаратів, т.я. Граноцит ® 34 зменшує тільки мієлотоксичність та не впливає на іншу побічну дію цитостатиків. У зв'язку з підвищеною чутливістю мієлоїдних клітин, що швидко діляться, до цитотоксичної хіміотерапії застосування Граноциту 34 не рекомендується пізніше ніж за 24 години до і раніше ніж через 24 години після закінчення хіміотерапії. Мобілізація клітин-попередників гемопоезу в периферичній крові при застосуванні Граноциту 34 після хіміотерапії порівняно із застосуванням лише одного Граноциту 34 вище. Однак вибір між обома методами мобілізації слід проводити індивідуально для кожного пацієнта з урахуванням усіх цілей лікування. У пацієнтів, яким була проведена масивна мієлосупресивна терапія та/або променева терапія, мобілізація клітин-попередників гемопоезу в периферичній крові може бути недостатньою для отримання мінімально необхідної кількості клітин і, отже, відновлення кровотворення може бути неадекватним. У пацієнтів зі значним зниженням кількості стовбурових клітин у кістковому мозку (внаслідок попередньої інтенсивної променевої або хіміотерапії) нейтрофільна відповідь іноді може бути знижена, безпека застосування препарату Граноцит® 34 у таких випадках не встановлена. Програма трансплантації клітин-попередників гемопоезу повинна плануватися на ранніх етапах курсового лікування пацієнтів, і особливу увагу слід привертати до кількості мобілізованих клітин-попередників гемопоезу в периферичній крові перед застосуванням хіміотерапії у високих дозах. Якщо кількість отриманих клітин невелика, трансплантація клітин-попередників гемопоезу має бути замінена іншими методами лікування. Т.к. результати аналізів визначення CD34+-клеток, проведених методом проточної цитометрії, у різних лабораторіях різняться, особливу увагу слід приділяти методам кількісного визначення отриманих клітин-попередників. На підставі опублікованих даних, для адекватного відновлення кровотворення рекомендовано досягнення мінімально необхідної кількості CD34+-клітин >2.0×106 кг маси тіла. Оскільки мобілізація клітин у периферичній крові не несе прямої вигоди для здорових донорів, ця процедура повинна проводитись відповідно до правил трансплантації кісткового мозку, встановлених законодавством. Ефективність та безпека препарату Граноцит® 34 у групі донорів віком від 60 років не оцінювалася. У зв'язку з цим у цієї вікової групи донорів застосовувати препарат для забору клітин-попередників гемопоезу не рекомендується. Також не варто проводити процедуру мобілізації клітин-попередників гемопоезу в осіб, молодших 18 років. Процедуру мобілізації клітин-попередників гемопоезу слід проводити лише у донорів, у яких результати клінічних та лабораторних досліджень підходять для донорства кісткового мозку. Лейкаферез не слід проводити донорам, які приймають антикоагулянти або мають порушення гемостазу. Якщо потрібно проведення більше одного лейкаферезу, то особливу увагу слід звернути на тих донорів, у яких кількість тромбоцитів перед проведенням лейкаферезу була 100 000/мкл. В цілому лейкаферез не слід проводити за показником числа тромбоцитів <75 000/мкл. По можливості слід уникати установки центрального венозного катетера. За даними довготривалого спостереження (тривалість до 6 років) за донорами був виявлено якихось серйозних ускладнень. Незважаючи на це, можливий ризик стимуляції злоякісних клонів мієлоїдних клітин. У зв'язку з цим рекомендується вести систематичне спостереження за цими особами із веденням відповідної документації у центрах з проведення лейкаферезу. Трансплантація алогенних клітин-попередників гемопоезу, мобілізованих Граноцитом 34, може супроводжуватися підвищеним ризиком розвитку хронічної реакції "трансплантат проти господаря". Дані довгострокового спостереження функціонуванням трансплантата нечисленні. До цього часу не вивчена ефективність та безпека застосування Граноциту 34 у пацієнтів з тяжкими порушеннями функції печінки та нирок. У людей застосування препарату в дозі до 40 мкг/кг/добу не супроводжувалося появою токсичних побічних ефектів, за винятком болів у кістках та м'язах. Припинення лікування Граноцитом 34 зазвичай призводить до 50% зниження кількості нейтрофілів у периферичній крові протягом 1-2 днів, потім цей показник повертається до норми протягом 1-7 днів. Збільшення кількості лейкоцитів на п'ятий день лікування до 50 000/мкл спостерігається у кожного третього хворого, який отримував Граноцит® 34 у максимальній дозі 40 мкг/кг/добу (5.12 млн. МО/кг/добу). Після введення Г-КСФ здоровим донорам або пацієнтам були відмічені випадки збільшення селезінки, в основному безсимптомні, і вкрай рідко випадки її розриву, у зв'язку з чим рекомендується ретельно контролювати розміри селезінки (фізикальний огляд, УЗД). При появі болю у верхній лівій половині черевної порожнини та під лопаткою слід виключити можливість розриву селезінки.Умови відпустки з аптекЗа рецептомВідео на цю тему
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
52 284,00 грн
193,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. активна речовина: гефітиніб 250 мг; допоміжні речовини: лактози моногідрат 163,5 мг, целюлоза мікрокристалічна 50,0 мг, кроскармелоза натрію 20,0 мг, повідон (К29-32) 10,0 мг, лаурилсульфат натрію 1,5 мг, магнію стеарат 5, склад плівкової оболонки: гіпромелоза 7,65 мг, макрогол 300 1,5 мг, барвник заліза оксид червоний Е172 0,9 мг, барвник заліза оксид жовтий Е172 0,9 мг, титану діоксид Е171 0,5 мг. По 10 таблеток у блістер із ПВХ/алюмінію, по 3 блістери в пакет із алюмінієвої фольги. Пакет разом з інструкцією з медичного застосування поміщають у картонну пачку з контролем першого розтину.Опис лікарської формиКруглі, двоопуклі таблетки коричневого кольору, покриті плівковою оболонкою, на одному боці таблетки гравіювання "IRESSA" та "250". На зламі таблетки ядро білого кольору.Фармакотерапевтична групаПротипухлинний засіб - протеїнтирозинкінази інгібітор.ФармакокінетикаПісля вживання всмоктування відбувається відносно повільно. Рівноважна концентрація досягається після прийому 7-10 доз. Регулярне призначення препарату 1 раз на день призводить до збільшення концентрації у 2-8 разів у порівнянні з одноразовим прийомом. Максимальна концентрація препарату в плазмі досягається протягом 3-7 годин. Середні показники абсолютної біодоступності у пацієнтів становлять 59%. Їда не впливає на біодоступність препарату. При показнику pH шлункового соку вище 5, біодоступність гефітинібу знижується на 47%. Об'єм розподілу гефітинібу при досягненні рівноважної концентрації становить 1400 л, що свідчить про екстенсивний розподіл препарату в тканинах. Зв'язок з білками плазми (з сироватковим альбуміном та альфа1-глікопротеїном) становить приблизно 90%. Гефітиніб піддається окисному "метаболізму" за допомогою ізоферменту CYP3A4 системи цитохрому Р450. Дослідження in vitro показали, що гефітиніб трохи інгібує фермент CYP2D6. Призначення гефітинібу спільно з метопрололом (субстрат для CYP2D6) призводило до незначного підвищення (на 35%) концентрації метопрололу, що не є клінічно значущим. Метаболізм гефітинібу відбувається трьома шляхами: метаболізм N-пропілморфолінової групи, деметилювання метоксильної групи на хіназолінову частину та окисне дефосфорилювання галогенованої фенільної групи. Основний метаболіт, що визначається в плазмі крові - О-десметилгефітініб, має у 14 разів меншу фармакологічну активність порівняно з гефітинібом у відносин клітинного росту, стимульованого епідермальним фактором росту, що робить малоймовірним його істотний вплив на клінічну активність гефітинібу. Загальний плазмовий кліренс гефітинібу – приблизно 500 мл/хв. Середній період напіввиведення становить 41 год. Препарат виводиться переважно з фекаліями. Нирками виводиться менше ніж 4% від введеної дози. Зв'язку між нижнім рівнем рівноважної концентрації препарату та віком, масою тіла, статтю, етнічною приналежністю або кліренсом креатиніну не виявлено. На фоні щоденного прийому препарату Іреса® у дозі 250 мг час досягнення рівноважної концентрації, загальний плазмовий кліренс та рівноважна концентрація були схожими для груп пацієнтів з нормальною функцією печінки та з помірною печінковою недостатністю. Дані по 4 пацієнтам з тяжкою печінковою недостатністю внаслідок метастазів у печінку дозволяють припустити, що рівноважна концентрація у даних пацієнтів схожа на таку у пацієнтів з нормальною функцією печінки. Особливості дії препарату Іреса у пацієнтів з порушеннями функції печінки внаслідок цирозу або гепатиту не досліджено.ФармакодинамікаГефітиніб, будучи селективним інгібітором тирозинкінази рецепторів епідермального фактора росту, експресія яких спостерігається у багатьох солідних пухлинах, гальмує ріст пухлини, метастазування та ангіогенез, а також прискорює апоптоз пухлинних клітин. Гальмує зростання різних ліній пухлинних клітин людини та підвищує протипухлинну активність хіміотерапевтичних препаратів, променевої та гормональної терапії. Клінічні дані свідчать про те, що Пресса® має об'єктивну протипухлинну дію, статистично достовірно збільшує час до прогресування захворювання у пацієнтів з місцевопоширеним або метастатичним недрібноклітинним раком легені. Показано, що Іреса®, у порівнянні з доцетакселом, забезпечує подібну загальну виживаність, більш сприятливий профіль переносимості та переважає якість життя у раніше лікованих пацієнтів з поширеним недрібноклітинним раком легені. Пацієнти, які ніколи не курили, які мають морфологічний варіант пухлини аденокарцинома, жіноча стать або є представниками азіатської раси, більш імовірно матимуть ефект від терапії Пресса®. Ці клінічні характеристики асоціюються з високою частотою мутацій рецептора епідермального фактора росту пухлини. При порівнянні препарату Преса® та комбінації карбоплатин + паклітаксел у першій лінії терапії поширеного недрібноклітинного раку легені (стадія IIIБ та IV) у пацієнтів азіатської раси з гістологічною формою пухлини аденокарцинома з необтяженим анамнезом курця (1 кинули курити рік), Преса продемонструвала статистично значущі переваги у виживаності без ознак прогресування та об'єктивній відповіді порівняно з комбінацією карбоплатин + паклітаксел як у всій групі, так і у групі пацієнтів, у яких були виявлені мутації гена рецептора епідермального фактора росту. Статистично значущої різниці у спільній виживаності між групами лікування не відзначено. Чутливість до гефітинібу при наявності мутацій рецептора епідермального фактора росту (розподілі 19 екзону; L858R), що часто зустрічаються, була переконливо підтверджена результатами клінічних досліджень. Існують окремі дані про відповідь на гефітініб за наявності менш поширених мутацій. Показана чутливість до гефітинібу при рідких мутаціях G719X, L861Q та S7681, а при ізольованій мутації Т790М або ізольованих інсерціях 20 екзонів має місце резистентність до гефітинібу. Циркулююча пухлинна ДНК У дослідженні IFUM вивчалися мутації у зразках тканини пухлини та у зразках циркулюючої пухлинної ДНК, отриманих із плазми крові пацієнтів європеоїдної раси, з використанням тест-системи EGFR RGQ PCR (Qiagen). З 1060 пацієнтів, що пройшли процедури відбору в дослідження, 652 для вивчення були доступні як зразки пухлини, так і зразки циркулюючої пухлинної ДНК. Чутливість (частка пацієнтів з мутацією у тканині пухлини, у яких виявлена мутація у циркулюючій ДНК) склала 65,7% (довірчий інтервал (ДІ): 55,8-74,7%), специфічність (частка пацієнтів з відсутністю мутації у тканині пухлини , у яких відсутня мутація в циркулюючій ДНК) склала 99,8% (ДІ: 99-100%).Ці дані узгоджуються з результатами дослідження циркулюючої ДНК у пацієнтів азіатської раси у дослідженні IPASS з використанням тест-системи EGFR Mutation Test Kit (чутливість становила 43,1%, специфічність – 100%). Частота об'єктивної відповіді на терапію гефітинібом у пацієнтів європеоїдної раси у дослідженні IFUM склала 70%, медіана виживання без ознак прогресування склала 9,7 місяців. Ці дані аналогічні результатам, отриманим у пацієнтів азіатської раси дослідження IPASS.отриманим у пацієнтів азіатської раси у дослідженні IPASS.отриманим у пацієнтів азіатської раси у дослідженні IPASS.Показання до застосуванняМісцевий або метастатичний недрібноклітинний рак легені з наявністю активуючих мутацій тирозинкіназного домену рецептора епідермального фактора росту в першій лінії терапії. Місцевий або метастатичний недрібноклітинний рак легені, рефрактерний до режимів хіміотерапії, що містять похідні платини.Протипоказання до застосуванняПідвищена чутливість до гефітинібу або до інших компонентів препарату. Вагітність та період лактації. Дитячий та підлітковий вік (безпека та ефективність у цієї групи пацієнтів не оцінена). З обережністю: при ідіопатичному фіброзі легень, інтерстиціальній пневмонії, пневмоконіозі, постпроменевій пневмонії, лікарській пневмонії (зазначений підвищений рівень смертності від цих захворювань на фоні лікування препаратом Іреса®); при слабкому та помірному підвищенні активності “печінкових” трансаміназ та рівня білірубіну.Побічна діяНайбільш поширеними побічними ефектами, що спостерігаються більш ніж у 20% випадків, були діарея, шкірний та вугровий висип, свербіж, сухість шкіри. Зазвичай несприятливі реакції проявляються протягом першого місяця застосування препарату і, як правило, оборотні. Приблизно у 10% пацієнтів відзначалися серйозні небажані реакції (3-4 ступінь тяжкості відповідно до загальних критеріїв токсичності). Однак тільки у 3% пацієнтів терапія була припинена через побічні реакції. Небажані реакції, що спостерігалися, представлені нижче. Визначення частоти побічних реакцій: дуже часто (≥10%); часто (≥1 - З боку системи згортання крові: часто - гематурія та носова кровотеча; нечасто – гіпокоагуляція та/або підвищення частоти кровотеч на фоні прийому варфарину. З боку органів травлення: дуже часто - діарея (в окремих випадках - виражена); помірного ступеня вираженості), підвищення активності АЛТ (в основному слабкого або помірного ступеня вираженості); часто - дегідратація (внаслідок діареї, нудоти, блювоти та анорексії), сухість у роті (в основному слабкого ступеня вираженості), підвищення активності ACT (в основному слабкого або помірного ступеня вираженості), підвищення рівня білірубіну (в основному слабкого або помірного ступеня вираженості) ; нечасто – панкреатит, перфорації органів шлунково-кишкового тракту, гепатит (повідомлялося про поодинокі випадки розвитку печінкової недостатності, у деяких випадках із летальним результатом). З боку органів зору: часто - кон'юнктивіт, блефарит, ксерофтальмія (переважно слабкого ступеня вираженості); нечасто – кератит, оборотна ерозія рогівки, порушення зростання вій. З боку органів дихання: часто – інтерстиціальна пневмонія (3-4 ступені токсичності, аж до летального результату). З боку сечовивідної системи: часто – безсимптомне підвищення рівня креатиніну в крові, протеїнурія, цистит; рідко – геморагічний цистит. З боку шкіри та шкірних покривів: дуже часто – висипання (пустульозна), свербіж, сухість шкіри, включаючи утворення тріщин на тлі еритеми; часто – зміни нігтів, алопеція; рідко – бульозні зміни шкіри, включаючи токсичний епідермальний некроліз, синдром Стівенса-Джонсона та мультиформна ексудативна еритема, шкірний васкуліт. Алергічні реакції: нечасто – ангіоневротичний набряк, кропив'янка Інші: дуже часто – астенія (переважно слабкого ступеня вираженості); часто – пірексія.Взаємодія з лікарськими засобамиСпільне призначення гефітинібу та рифампіцину (потужний індуктор ізоферменту CYP3A4) призводить до зменшення середніх значень "площі під кривою" (AUC) для гефітинібу на 83%. Одночасне призначення гефітинібу та ітраконазолу (інгібітор ізоферменту CYP3A4) призводить до збільшення на 80% AUC гефітинібу, що може бути клінічно значущим, оскільки небажані явища залежать від дози та концентрації. Одночасне призначення гефітинібу та препаратів, що сприяють значному (≥5) та тривалому підвищенню pH шлункового вмісту, призводило до зменшення AUC для гефітинібу на 47%. При сумісному застосуванні гефітинібу та винорельбіну можливе посилення нейтропенічної дії винорельбіну. Лікарські засоби, що індукують активність ізоферменту CYP3A4, можуть підвищувати метаболізм та знижувати концентрацію гефітинібу у плазмі крові. Таким чином, одночасне призначення гефітинібу з препаратами-індукторами ізоферменту CYP3A4, такими як фенітоїн, карбамазепін, барбітурати, настоянка звіробою, може знизити ефективність гефітинібу.Спосіб застосування та дозиВнутрішньо по 250 мг 1 раз на добу незалежно від їди. У тому випадку, якщо пацієнт пропустив прийом чергової дози, пропущену дозу слід прийняти в тому випадку, якщо до прийому наступної дози залишилося не менше 12 годин. Не слід приймати подвійну дозу для компенсації пропущеної дози. Таблетка може бути диспергована в 100 мл питної (негазованої) води. Інші рідини використовувати не можна. Для правильного розчинення необхідно опустити таблетку у воду, не розминаючи, помішувати до повного руйнування (приблизно 15 хвилин) і випити отриману суспензію. Налити ще половину склянки води, ополіскуючи стінки та випити отриману суспензію. Суспензію препарату Іреса можна також призначати через назогастральний зонд. Не потрібна корекція дози препарату Іреса® залежно від віку пацієнтів, маси тіла, етнічної та статевої приналежності, функції нирок, а також при помірній та тяжкій печінковій недостатності, зумовленій метастатичним ураженням печінки. Корекція дози: у пацієнтів з діареєю, що погано купується, на фоні лікування або побічними реакціями з боку шкірних покривів можлива короткострокова перерва в лікуванні (до 14 днів), з подальшим відновленням лікування препаратом Іреса® у дозі 250 мг/добу.ПередозуванняМожливі симптоми - збільшення частоти та тяжкості деяких побічних реакцій, головним чином діареї та шкірного висипу. Лікування симптоматичне. Антидот невідомий.Запобіжні заходи та особливі вказівкиПри вирішенні питання про призначення препарату Іреса в першій лінії терапії місцевопоширеного або метастатичного НМРЛ рекомендується визначення мутації EGFR (рецептора епідермального фактора росту) у пухлинній тканині у всіх хворих. Якщо зразок тканини пухлини недоступний для дослідження, можна використовувати пухлинну ДНК, що циркулює, отриману із зразків крові (плазми). Для визначення мутацій у зразках тканини пухлини та циркулюючої пухлинної ДНК важливо, щоб була обрана валідована і надійна методика, що дозволяє мінімізувати можливі як хибнонегативні, так і хибнопозитивні результати. У першій лінії терапії Іреса не може бути застосована замість хіміотерапії у хворих з відсутністю мутації EGFR. Іноді у пацієнтів, які приймають препарат Іреса®, відмічалося інтерстиційне ураження легень, у деяких випадках із летальним кінцем. При наростанні таких симптомів, як задишка, кашель, пропасниця, застосування препарату має бути припинено та негайно проведено обстеження. Якщо у пацієнта підтверджується наявність інтерстиціального легеневого захворювання, прийом препарату Іреса® припиняють та пацієнту призначається відповідне лікування. Найчастіше розвиток інтерстиціальних уражень легень спостерігався в Японії (приблизно у 2% випадків у 27000 пацієнтів, які приймають препарат Іреса®) порівняно з іншими країнами (у 0,3% випадків серед 39000 пацієнтів). Серед факторів, що підвищують ризик розвитку інтерстиціального ураження легень, були відзначені: куріння, тяжкий загальний стан (PS>2), нормальна легенева тканина за даними комп'ютерної томографії 55 років), супутні серцево-судинні захворювання. На фоні прийому препарату Іреса® було відзначено безсимптомне підвищення активності "печінкових" трансаміназ та рівня білірубіну, нечасто розвивався гепатит. Повідомлялося про поодинокі випадки розвитку печінкової недостатності, у деяких випадках із летальним кінцем, у зв'язку з чим рекомендується періодично оцінювати печінкову функцію. При вираженому підвищенні активності трансаміназ та рівня білірубіну прийом препарату має бути припинено. У клінічних дослідженнях препарату Іреса були відмічені серцево-судинні ускладнення. Зв'язок із прийомом препарату Іреса не була встановлена. У пацієнтів, які приймають варфарин, необхідно регулярно контролювати протромбіновий час. При розвитку тяжкої або тривалої діареї, нудоти, блювання або анорексії пацієнт повинен негайно звернутися до лікаря. При гострому розвитку або погіршенні ознак і симптомів кератиту: запалення очей, сльозотечі, світлочутливості, нечіткості зору, хворобливості та/або почервоніння очей пацієнт повинен негайно звернутися до офтальмолога. При підтвердженні виразкового кератиту терапію препаратом Іреса слід припинити. Якщо симптоми не зникають або повторно розвиваються при відновленні прийому препарату Іреса, слід розглянути можливість повної відміни даної терапії. При застосуванні препарату Іреса у комбінації з променевою терапією як терапія першої лінії у дітей з гліомою стовбура мозку або нерадикально віддаленою гліомою супратенторіальної локалізації повідомлялося про 4 випадки (один летальний) крововиливів у головний мозок. Ще один випадок крововиливу в головний мозок відмічений у дитини з епендимомою при монотерапії препаратом Іреса. У дорослих пацієнтів з недрібноклітинним раком легені при лікуванні препаратом Іреса® подібні побічні явища не зафіксовані в жодному разі. Повідомлялося про випадки розвитку перфорації органів шлунково-кишкового тракту у пацієнтів на фоні прийому препарату Іреса®. У більшості випадків це пов'язано з іншими відомими факторами ризику, такими як одночасний прийом стероїдів, нестероїдні протизапальні засоби, виразкова хвороба в анамнезі, літній вік, куріння, наявність метастазів у товсту кишку в місці перфорації. Чоловікам та жінкам дітородного віку під час лікування препаратом Іреса® та як мінімум протягом 3-х місяців після лікування слід використовувати надійні методи контрацепції. Пацієнтам з рідкісними спадковими захворюваннями, такими як непереносимість лактози, дефіцит лактази або синдромом мальабсорбції, препарат Іреса слід призначати з обережністю у зв'язку з наявністю у складі лактози. Вплив на здатність до керування автотранспортом та управління механізмами Оскільки під час проведення терапії препаратом Іреса® можуть розвинутись такі побічні дії, як астенія, нудота та блювання, необхідно дотримуватися обережності при керуванні автомобілем та заняттями іншими потенційно небезпечними видами діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови відпустки з аптекЗа рецептомВідео на цю тему
1 838,00 грн
193,00 грн
Склад, форма випуску та упаковкаКонцентрат для приготування розчину - 1 мл: Активна речовина: іринотекану гідрохлориду тригідрат - 20 мг; Допоміжні речовини: сорбітол (100%), молочна кислота, хлористоводнева кислота або гідроксид натрію (для рН qs), вода д/і. Концентрат для приготування розчину для інфузій у флаконі у картонній упаковці – 5 мл.Опис лікарської формиКонцентрат для приготування розчину для інфузій від жовтуватого до жовтого кольору (допускається зелений відтінок), прозорий.Фармакотерапевтична групаІринотекан – напівсинтетичне похідне камптотецину, є специфічним інгібітором клітинного ферменту топоізомерази I. У тканинах препарат метаболізується з утворенням активного метаболіту SN-38, який перевершує за своєю активністю іринотекан. Іринотекан та метаболіт SN-38 стабілізують комплекс топоізомерази I з ДНК, що перешкоджає її реплікації.ФармакокінетикаФармакокінетичний профіль іринотекану не залежить від дози. Розподіл препарату у плазмі дво- або трифазний. Об'єм розподілу – 157 л/м2. Cmax іринотекану і SN-38 досягається до кінця внутрішньовенних інфузій у рекомендованій дозі 350 мг/м2 і становить 7.7 мкг/мл і 56 нг/мл відповідно, а AUC - 34 мкг-год/мл і 451 нг-ч/мл. Метаболізується переважно у печінці під впливом ферменту карбоксиэстеразы до активного метаболіту SN-38. Зв'язок з білками плазми для іринотекану становить приблизно 65%, для його активного метаболіту SN-38 - 95%. Середній T1/2 у першу фазу становить 12 хв, у другу фазу – 2.5 год та в останній фазі – 14.2 год. Середнє значення плазмового кліренсу – 15 л/год/м2. З сечею протягом 24 годин виділяється в середньому 20% незміненого препарату та 0.25% у вигляді метаболіту SN-38. З жовчю виводиться близько 30% препарату,як у незміненому вигляді, так і у вигляді метаболіту SN-38 глюкуроніду. Фторурацил та кальцію фолінат не впливають на фармакокінетику іринотекану.Клінічна фармакологіяПротипухлинний препарат.ІнструкціяІринотекан вводиться у вигляді внутрішньовенної інфузії тривалістю не менше 30 хв і не більше 90 хв. Інструкції щодо приготування розчину для інфузій. Необхідну кількість препарату розбавити в 250 мл 0.5% розчину декстрози або 0.9% розчину хлориду натрію і перемішати отриманий розчин шляхом обертання флакона. Перед введенням розчин має бути візуально оглянуто на прозорість. У разі виявлення осаду препарат повинен бути знищений. Розчин повинен бути використаний відразу після розведення. Якщо розведення виконано з дотриманням правил асептики (наприклад, в установці ламінарного повітряного потоку), розчин Іринотекану може бути використаний у разі зберігання при кімнатній температурі протягом 12 годин (включаючи час інфузій) та у разі зберігання при температурі 2-8° С протягом 24 годин після розкриття флакона з концентратом.Показання до застосуванняМісцевий або метастатичний рак товстої та прямої кишки: У комбінації з фторурацилом та кальцію фолінатом у хворих, які раніше не отримували хіміотерапію; у монотерапії у хворих із прогресуванням хвороби після проведення стандартної протипухлинної терапії.Протипоказання до застосуванняХронічні запальні захворювання кишечника та/або порушення кишкової прохідності; виражене пригнічення кістковомозкового кровотворення; рівень білірубіну в сироватці крові, що перевищує більш ніж 1.5 рази ВГН; загальний стан пацієнтів, що оцінюється за шкалою ВООЗ >2; вагітність та період годування груддю; дитячий вік (дані з безпеки та ефективності у дітей відсутні); підвищена чутливість до іринотекану або до інших компонентів препарату.Побічна діяЗ боку органів кровотворення: нейтропенія спостерігається в середньому у 80% хворих, у тому числі у половини з них відзначається зниження нейтрофілів менше ніж 1000 клітин на 1 мкл. Відновлення числа нейтрофілів зазвичай спостерігається через 7-20 днів від початку лікування. Анемія різного ступеня тяжкості зустрічається в середньому у 60% хворих, тромбоцитопенія – у 7% пацієнтів. Описано один випадок тромбоцитопенії з утворенням антитромбоцитарних антитіл. З боку системи травлення: пізня діарея, що виникає більш ніж через 24 год. (в середньому через 5 днів) після введення препарату є токсичним проявом, що обмежує дозу, і спостерігається приблизно у 87% пацієнтів, при цьому тяжкого ступеня - у 38%. Нудота та блювання виникає зазвичай у перший день введення або через 24 год. у 85% пацієнтів. Повідомлялося про розвиток зневоднення на тлі блювоти та діареї, дуже рідко з розвитком ниркової недостатності, гіпотензії та серцевої недостатності. Можливі біль у животі, анорексія, мукозити, запор. Гострий холінергічний синдром: спостерігається у 9% хворих протягом перших 24 год. після введення препарату і проявляється діареєю, болями в животі, посиленим потовиділенням, міозом, розладом зору, сльозотечею, слинотечею, зниженням артеріального тиску, запамороченням, ознобом та . З боку центральної нервової системи: мимовільні м'язові посмикування або судоми, парестезії, астенія. Алергічні реакції: рідко – шкірний висип і дуже рідко – розвиток анафілактичного шоку. Інші: задишка, підвищення температури тіла, місцеві реакції.Взаємодія з лікарськими засобамиТак як іринотекан має антихолінестеразну активність, можливе збільшення тривалості нейром'язової блокади при спільному застосуванні з солями суксаметонія та антагоністична взаємодія щодо нейром'язової блокади при поєднанні з недеполяризуючими міорелаксантами. При сумісному застосуванні іринотекану з мієлосупресивними лікарськими засобами та променевою терапією посилюється токсична дія на кістковий мозок (лейкопенія, тромбоцитопенія). При сумісному застосуванні іринотекану з глюкокортикостероїдними препаратами (наприклад, з дексаметазоном) підвищується ризик розвитку гіперглікемії (особливо у хворих на цукровий діабет або з непереносимістю глюкози) та лімфоцитопенії. При сумісному застосуванні іринотекану з діуретиками може посилюватись дегідратація, що виникає внаслідок діареї та блювання. Спільний прийом іринотекану та прохлорперазину підвищує ймовірність прояву ознак акатизії. При сумісному застосуванні іринотекану з препаратами рослинного походження на основі звіробою (Hypericum perforatum), а також із протиепілептичними препаратами індукторами CYP3A (карбамазепін, фенобарбітал та фенітоїн) концентрація в плазмі активного метаболіту SN-38 знижується. Спільний прийом іринотекану з атазанавіром, інгібітором ферментів CYP3A4 та UGT1A1, а також з кетоконазолом може спричинити підвищення концентрації в плазмі активного метаболіту SN-38. Іринотекан не слід змішувати з іншими препаратами в одному флаконі.Спосіб застосування та дозиПрепарат призначений лише для дорослих. При виборі дози та режиму введення у кожному індивідуальному випадку слід звертатися до спеціальної літератури. У режимі монотерапії: Іринотекан застосовується у дозі 350 мг/м2 кожні 3 тижні. У складі комбінованої хіміотерапії доза Іринотекану становить: З фторурацилом та кальцію фолінатом при щотижневому введенні – 80 мг/м2; при введенні шляхом тривалої інфузії 1 раз/2 тижні – 180 мг/м2; у комбінації зі струминним введенням фторурацилу та кальцію фолінату – 125 мг/м щотижня. Дози та режим введення фторурацилу та кальцію фолінату докладно описані у спеціальній літературі. Введення Іринотекану не слід проводити доти, доки кількість нейтрофілів у периферичній крові не перевищить 1500 клітин/мкл, і доки не будуть повністю куповані такі ускладнення, як нудота, блювання та особливо діарея. Введення препарату до вирішення всіх побічних явищ можна відкласти на 1-2 тижні. При розвитку на фоні лікування вираженого пригнічення кістковомозкового кровотворення (кількість нейтрофілів менше 500/мкл, та/або кількість лейкоцитів менше 1000/мкл, та/або кількість тромбоцитів менше 100000/мкл), фебрильної нейтропенії (кількість нейтрофі/ поєднанні з підвищенням температури тіла більше 38°С), інфекційних ускладнень, тяжкої діареї, або іншої негематологічної токсичності 3-4 ступеня, наступні дози Іринотекану і при необхідності фторурацилу слід зменшити на 15-20%. Хворі на порушення функції печінки. При рівні білірубіну в сироватці крові перевищує верхню межу норми не більше ніж у 1,5 рази, у зв'язку з підвищеним ризиком розвитку вираженої нейтропенії слід ретельно контролювати показники крові у хворого. При підвищенні рівня білірубіну більш ніж у 1.5 рази – лікування Іринотеканом слід припинити. Хворі на порушення функції нирок. Лікування Іринотеканом проводити не рекомендується, оскільки дані щодо застосування іринотекану у цієї категорії пацієнтів відсутні. Хворі похилого віку. Які-небудь спеціальні інструкції щодо застосування іринотекану у людей похилого віку відсутні. Дозу препарату у кожному даному випадку слід підбирати з обережністю.ПередозуванняОсновні очікувані прояви передозування – нейтропенія та діарея. Специфічний антидот до іринотекану невідомий. Лікування симптоматичне. У разі передозування хворого слід госпіталізувати та ретельно контролювати функцію життєво важливих органів.Запобіжні заходи та особливі вказівкиПроменева терапія (в анамнезі) на область черевної порожнини або тазу, лейкоцитоз, пацієнти жіночої статі (підвищується ризик розвитку діареї). Лікування Іринотеканом слід проводити у спеціалізованих хіміотерапевтичних відділеннях під наглядом лікаря, який має досвід роботи з протипухлинними препаратами. У хворих, які отримують іринотекан, необхідно щотижня робити розгорнутий клінічний аналіз крові та стежити за функцією печінки. Діарея, що виникає як наслідок цитотоксичної дії препарату, зазвичай відзначається не раніше 24 годин після введення іринотекану (у більшості хворих у середньому через 5 днів). При появі першого епізоду рідкого випорожнення необхідно призначення рясного пиття, що містить електроліти, і негайне проведення антидіарейної терапії, що включає прийом лопераміду у високих дозах (4 мг на перший прийом і потім по 2 мг кожні 2 год). Цю терапію продовжують ще протягом не менше 12 годин після останнього епізоду рідкого випорожнення, але не більше 48 годин через можливість розвитку парезу тонкого кишечника. Якщо діарея розцінюється як важка (більше 6 епізодів рідкого випорожнення протягом доби або виражені тенезми), а також якщо вона супроводжується блювотою або лихоманкою,хворий має бути терміново госпіталізований у відділення інтенсивної терапії щодо комплексного лікування, що включає введення антибіотиків широкого спектра дії. При помірній або слабко вираженій діареї (менше 6 епізодів рідкого випорожнення протягом доби та помірні тенезми), яка не купується протягом перших 48 годин, необхідно розпочати прийом антибіотиків широкого спектру дії всередину. При одночасному виникненні діареї та вираженої нейтропенії (кількість лейкоцитів менше 500/мкл) на додаток до антидіарейної терапії з профілактичною метою внутрішньо призначаються антибіотики широкого спектра дії.яка не купірується протягом перших 48 год необхідно розпочати прийом антибіотиків широкого спектра дії внутрішньо. При одночасному виникненні діареї та вираженої нейтропенії (кількість лейкоцитів менше 500/мкл) на додаток до антидіарейної терапії з профілактичною метою внутрішньо призначаються антибіотики широкого спектра дії.яка не купірується протягом перших 48 год необхідно розпочати прийом антибіотиків широкого спектра дії внутрішньо. При одночасному виникненні діареї та вираженої нейтропенії (кількість лейкоцитів менше 500/мкл) на додаток до антидіарейної терапії з профілактичною метою внутрішньо призначаються антибіотики широкого спектра дії. У період лікування іринотеканом не слід приймати препарати на основі звіробою (Hypericum perforatum), протиепілептичні препарати (карбамазепін, фенобарбітал та фенітоїн), атазанавір та кетоконазол, які змінюють кліренс іринотекану. Лоперамід не слід призначати профілактично, у тому числі хворим, у яких діарея відзначалася під час попередніх введень іринотекану. Пацієнта необхідно заздалегідь попередити про можливість розвитку відстроченої діареї. Пацієнти повинні одразу інформувати свого лікаря про виникнення діареї та негайно розпочати відповідне лікування. При неадекватному лікуванні діареї може розвинутись стан, що загрожує життю хворого, особливо якщо діарея розвинулася на тлі нейтропенії. Пацієнтам з фебрильною нейтропенією (температура тіла >38°С та кількість нейтрофілів <1000/мкл) має бути негайно розпочато введення антибіотиків широкого спектра дії в умовах стаціонару. Гострий холінергічний синдром, який зазвичай виникає під час введення препарату або в перші 24 години після введення, швидко та ефективно усувається підшкірним введенням 0.25 мг атропіну (дотримуватися обережності у хворих з бронхіальною астмою). Лікарська форма препарату як допоміжна речовина містить сорбітол, у зв'язку з чим Іринотекан не можна застосовувати у пацієнтів зі спадковою непереносимістю фруктози. Під час лікування Іринотеканом і принаймні протягом трьох місяців після припинення терапії повинні застосовуватися надійні заходи контрацепції. При попаданні Іринотекану на шкіру або слизові оболонки слід негайно промити водою з милом, слизові оболонки просто водою. Пацієнтів необхідно попередити про можливість появи під час лікування Іринотеканом запаморочення та зорових розладів, що розвиваються протягом 24 годин після введення препарату. У разі виникнення цих симптомів пацієнтам рекомендується утриматися від керування автомобілем та занять іншими потенційно небезпечними видами діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови відпустки з аптекЗа рецептом
848,00 грн
219,00 грн
Склад, форма випуску та упаковкаКонцентрат - 1 мл: Активна речовина: іринотекану гідрохлориду тригідрат 20 мг. Допоміжні речовини: сорбітол – 45 мг, молочна кислота – 0.9 мл, натрію гідроксид 5% – qs, хлористоводнева кислота 5% – qs, вода д/і – qs до 1 мл. 2 мл – флакони темного скла типу I (1) – піддони з ПВХ (1) – пачки картонні.Опис лікарської формиКонцентрат для приготування розчину для інфузії у вигляді прозорого розчину від світло-жовтого до жовтого кольору, без видимих включень.Фармакотерапевтична групаПротипухлинний препарат. Іринотекан – напівсинтетичне похідне камптотецину, є специфічним інгібітором клітинного ферменту топоізомерази I. У тканинах препарат метаболізується ферментом карбоксисестеразою з утворенням активного метаболіту SN-38, який перевершує іринотекан за своєю активністю. Інгібуючи топоізомеразу I, іринотекан та його метаболіт SN-38 викликають лінійні пошкодження ДНК, що перешкоджає її реплікації у S-фазі клітинного циклу. У дослідах in vivo було показано, що іринотекан також активний щодо пухлин, що експресують P-глікопротеїн множинної лікарської резистентності (вінкристин- та доксорубіцин-резистентні лейкемії P388). Іншим фармакологічним ефектом іринотекану є його здатність інгібувати ацетилхолінестеразу.ФармакокінетикаФармакокінетичний профіль іринотекану не залежить від дози. Розподіл препарату у плазмі дво- або трифазний. Vd – 157 л/м2. Cmax іринотекану і SN-38 досягається до кінця внутрішньовенної інфузії в рекомендованій дозі 350 мг/м2 і становить 7.7 мкг/мл і 56 нг/мл відповідно, а площа під кривою «концентрація-час» (AUC) – 34 мкг/год. /мл та 451 нг/ч/мл. У плазмі крові іринотекан перебуває у основному незмінному вигляді. Препарат метаболізується в печінці двома шляхами: під дією ферменту карбоксилестерази до активного метаболіту SN-38 з подальшим глюкуронуванням та під дією ізоферменту CYP3A4 з утворенням похідних амінопентанової кислоти та амінів. Значну цитотоксичну активність має тільки SN-38. Зв'язок з білками плазми для іринотекану становить приблизно 65%, для його активного метаболіту SN-38 – 95%.Середній період напіввиведення препарату в першу фазу становить 12 хв, у другу фазу – 2.5 год та в останній фазі – 14.2 год. Середнє значення плазмового кліренсу – 15 л/год/м2. Виводиться нирками у незмінному вигляді (у середньому 19.9%) та у вигляді метаболіту SN-38 (0.25%). З жовчю виводиться близько 30% препарату як у незмінному вигляді, так і у вигляді метаболіту SN-38 глюкуроніду. Фторурацил та кальцію фолінат не впливають на фармакокінетику іринотекану. Виведення іринотекану знижено приблизно на 40% у пацієнтів із концентрацією білірубіну, що перевищує верхню межу норми у 1.5 – 3 рази.Клінічна фармакологіяПротипухлинний препарат.Показання до застосуванняМісцевий колоректальний рак: у комбінації з фторурацилом та кальцію фолінатом у пацієнтів, які раніше не отримували хіміотерапію; у вигляді монотерапії у пацієнтів із прогресуванням захворювання після проведення стандартної протипухлинної терапії.Протипоказання до застосуванняПідвищена чутливість до іринотекану або до інших компонентів препарату; хронічні запальні захворювання кишечника та/або порушення кишкової прохідності; виражене пригнічення кістковомозкового кровотворення; концентрація білірубіну в сироватці крові, що перевищує більш ніж 3 рази ВГН; ниркова недостатність (дані про безпечне застосування у пацієнтів з нирковою недостатністю відсутні); загальний стан пацієнтів, що оцінюється за шкалою ВООЗ>2; вагітність; період лактації (грудного вигодовування); дитячий вік (дані щодо ефективності та безпеки відсутні); З обережністю: загальний стан пацієнта, що оцінюється за шкалою ВООЗ, що дорівнює 2; лейкоцитоз; пацієнти жіночої статі (підвищується ризик розвитку діареї); променева терапія (в анамнезі) на область черевної порожнини чи тазу; нейтропенія; порушення функції печінки; гіповолемія; схильність до тромбозів та тромбоемболій; одночасне застосування пневмотоксичних препаратів; терапія колонієстимулюючими факторами; літній вік.Вагітність та лактаціяПротипоказано застосовувати препарат при вагітності та в період лактації. Застосування у дітей Протипоказано у дитячому віці (дані щодо ефективності та безпеки відсутні).Побічна діяВизначення частоти побічних ефектів: дуже часто (≥10%), часто (≥1%-<10%), іноді (≥0.1%-<1%), рідко (≥0.01%-<0.1%), дуже рідко (< 0.01%), включаючи поодинокі випадки. З боку системи кровотворення: дуже часто – нейтропенія, лейкопенія, анемія; часто – фебрильна нейтропенія, тромбоцитопенія при призначенні препарату у складі монотерапії; дуже рідко – утворення антитромбоцитарних антитіл. Нейтропенія спостерігалася у 78.7% пацієнтів під час монотерапії (при комбінованій хіміотерапії у 82.5%), у т.ч. у 22.6% пацієнтів вона була тяжкою (кількість нейтрофілів менше 500 клітин/мкл). Нейтропенія була оборотною і не мала кумулятивного характеру. Повне відновлення кількості нейтрофілів наставало зазвичай на 22-й день після закінчення монотерапії та на 7-8 день після закінчення застосування препарату Іринотекан-Тева у складі комбінованої хіміотерапії. Гарячка у поєднанні з тяжкою нейтропенією відзначалася у 6.2% та 3.4% пацієнтів відповідно. Інфекційні ускладнення при монотерапії мали місце у 10.3% пацієнтів, у 5.3% пацієнтів вони поєднувалися з тяжкою нейтропенією при монотерапії та у 2% пацієнтів, які отримували препарат Іринотекан-Тева у складі комбінованої терапії. При застосуванні препарату Іринотекан-Тева у складі монотерапії анемія розвинулася у 58.7% пацієнтів. При застосуванні препарату Іринотека-Тева у складі комбінованої хіміотерапії анемія спостерігалася у 97.2%. При застосуванні препарату Іринотекан-Тева у складі монотерапії тромбоцитопенія (<100 000 клітин/мкл) спостерігалась у 7.4% (при комбінованій хіміотерапії у 32.6%) пацієнтів. При застосуванні препарату Іринотекан-Тева у складі комбінованої хіміотерапії тяжкої тромбоцитопенії не спостерігалося. Кількість тромбоцитів відновлюється до 22-го дня після закінчення прийому препарату. Спостерігався один випадок тромбоцитопенії з утворенням антитромбоцитарних антитіл. З боку системи травлення: дуже часто – пізня діарея; часто – нудота, блювання, запор; іноді – псевдомембранозний коліт (в одному випадку було виявлено Clostridium difficile), кишкову непрохідність, шлунково-кишкову кровотечу; рідко – коліт, включаючи тифліт, ішемічний та виразковий коліт, перфорація кишечника, анорексія, біль у животі, запалення слизових оболонок, панкреатит. При застосуванні препарату як монотерапія важка діарея спостерігалася у 20% пацієнтів (при комбінованій терапії у 13.1%). Середній час до появи першого рідкого випорожнення після введення препарату Іринотекан-Тева склало 5 днів. При застосуванні препарату як монотерапія приблизно у 10% пацієнтів, які застосовували протиблювотні засоби, мали місце виражені нудота та блювання. При застосуванні препарату Іринотекан-Тева у складі комбінованої хіміотерапії виражені нудота та блювання спостерігалися рідше: у 2.1% та 2.8%, пацієнтів відповідно. Гострий холінергічний синдром, що виявляється такими симптомами, як рання діарея, біль у животі, кон'юнктивіт, риніт, зниження АТ, брадикардія, вазодилатація, посилена перистальтика кишечника, посилене потовиділення, озноб, нездужання, запаморочення, розлад зору, міоз, 9% пацієнтів, які отримували препарат Іринотекан-Тева як монотерапію та у складі комбінованої хіміотерапії тільки у 1.4% пацієнтів. Усі ці симптоми зникали після введення атропіну. З боку нервової системи: рідко – мимовільні м'язові скорочення, судоми, парестезії, астенія; дуже рідко – транзиторні порушення промови. З боку серцево-судинної системи: іноді – зниження артеріального тиску, гіповолемічний шок через зневоднення; рідко – підвищення артеріального тиску під час або після інфузії. З боку органів дихання: іноді – задишка, пропасниця, легеневі інфільтрати. Алергічні реакції: іноді – шкірний висип; рідко – розвиток анафілактичного шоку. З боку шкіри та підшкірно-жирової клітковини: дуже часто – оборотна алопеція; іноді – легкі шкірні реакції. З боку лабораторних показників: дуже часто – транзиторне підвищення активності сироваткових трансаміназ, ЛФ або концентрації білірубіну (комбінована терапія); часто – транзиторне підвищення активності сироваткових трансаміназ, ЛФ або концентрації білірубіну (монотерапія), підвищення концентрації сироваткового креатиніну; рідко – гіпокаліємія та гіпонатріємія; дуже рідко – підвищення активності сироваткової амілази та/або ліпази. Інші: дуже часто – підвищення температури; часто – підвищена стомлюваність; рідко – місцеві постінфузійні реакції, приєднання вторинних інфекцій.Взаємодія з лікарськими засобамиІринотекан має ацетилхолінестеразну активність, тому можливе збільшення тривалості нейром'язової блокади при спільному застосуванні з солями суксаметонія та антагоністична взаємодія з недеполяризуючими міорелаксантами. При сумісному застосуванні іринотекану з мієлосупресивними лікарськими засобами та променевою терапією посилюється токсична дія на кістковий мозок (лейкопенія, тромбоцитопенія). При сумісному застосуванні іринотекану з глюкокортикостероїдами (наприклад, з дексаметазоном) підвищується ризик розвитку гіперглікемії (особливо у пацієнтів з цукровим діабетом або зі зниженою толерантністю до глюкози) та лімфоцитопенії. При сумісному застосуванні іринотекану з діуретиками може посилюватись дегідратація, що виникає внаслідок діареї та блювання. Спільне застосування проносних препаратів на фоні терапії іринотеканом може збільшувати частоту або тяжкість діареї. Спільне застосування іринотекану та прохлорперазину підвищує ймовірність прояву ознак акатизії. При сумісному застосуванні іринотекану з препаратами рослинного походження на основі звіробою продірявленого (Hypericum perforatum), а також із протисудомними препаратами – індукторами ізоферменту CYP3A (карбамазепін, фенобарбітал та фенітоїн) – концентрація в плазмі активного метаболіту. Спільне застосування іринотекану з атазанавіром, інгібітором ізоферментів CYP3A4 та UGT1A1, а також з кетоконазолом може спричинити підвищення концентрації в плазмі активного метаболіту SN-38. Введення живих атенуйованих вакцин пацієнтам, які проходять курс лікування протипухлинними засобами, включаючи іринотекан, може призвести до серйозних або фатальних інфекцій. Необхідно уникати вакцинації живими вакцинами пацієнтів, які отримують іринотекан. Вбита або інактивована вакцина може бути введена, проте імунна відповідь на таку вакцину може бути ослаблена. Препарат Іринотекан-Тева не слід змішувати з іншими препаратами в одному флаконі.Спосіб застосування та дозиПрепарат призначений лише для дорослих. Вводиться у вигляді внутрішньовенної інфузії тривалістю не менше 30 хв і не більше 90 хв. При виборі дози та режиму введення у кожному індивідуальному випадку слід звертатися до спеціальної літератури. У режимі монотерапії доза препарату Іринотекан-Тева становить 125 мг/м2 поверхні тіла щотижня протягом 4 тижнів у вигляді 90-хвилинної внутрішньовенної інфузії з перервою в 2 тижні, а також 350 мг/м2 у вигляді годинної внутрішньовенної інфузії кожні 3 тижні. . У складі комбінованої хіміотерапії доза препарату Іринотекан-Тева становить з фторурацилом та кальцію фолінатом при щотижневому введенні – 125 мг/м2, при введенні шляхом тривалої інфузії 1 раз на 2 тижні – 180 мг/м2. Дози та режим введення фторурацилу та кальцію фолінату докладно описані у спеціальній літературі. Рекомендації щодо модифікації дози У режимі монотерапії зниження початкової дози препарату Іринотекан-Тева від 125 мг/м2 до 100 мг/м2 та від 350 мг/м2 до 300 мг/м2, а також зниження дози від 125 мг/м2 до 100 мг/м2 та від 180 мг /м2 до 150 мг/м2 у режимі комбінованої терапії може бути рекомендовано для пацієнтів у віці 65 років і старше, за попередньої екстенсивної променевої терапії, за показником загального стану пацієнта, що оцінюється за шкалою ВООЗ, що дорівнює 2. Введення препарату Іринотекан-Тева не слід проводити доти, доки кількість нейтрофілів у периферичній крові не перевищить 1500 клітин/мкл крові, і доки не будуть повністю куповані такі ускладнення, як нудота, блювання та особливо діарея. Введення препарату до вирішення всіх побічних явищ можна відкласти на 1-2 тижні. У разі якщо на фоні лікування розвивається виражене пригнічення кістковомозкового кровотворення (кількість нейтрофілом менше 500/мкл крові та/або кількість лейкоцитів менше 1000/мкл крові, та/або кількість тромбоцитів менше 100 000/мкл) або фебрильна нейтропінія/кількість і менше у поєднанні з підвищенням температури тіла більше 38°C), або інфекційні ускладнення, або важка діарея, або інша негематологічна токсичність 3-4 ступеня, подальші дози препарату Іринотекан-Тева та за необхідності фторурацилу слід знизити на 15-20%. При появі об'єктивних ознак прогресування пухлинного захворювання або розвитку недопустимих токсичних проявів терапію препаратом Іринотекан-Тева слід припинити. Пацієнти з порушенням функції печінки Монотерапія якщо концентрація білірубіну не перевищує в 1,5 рази ВГН, то корекція дози не потрібна, слід ретельно контролювати гематологічні показники пацієнта у зв'язку з підвищеним ризиком розвитку тяжкої нейтропенії; якщо концентрація білірубіну перевищує ВГН від 1.5 до 3 разів, то рекомендована доза препарату Іринотекан-Тева становить 200 мг/м2, слід ретельно контролювати гематологічні показники пацієнта через підвищений ризик розвитку тяжкої нейтропенії; якщо концентрація білірубіну перевищує ВГН більш ніж у 3 рази, лікування іринотеканом проводити не слід. Комбінована терапія Дані щодо застосування іринотекану в режимі комбінованої терапії при порушенні функції печінки відсутні. Пацієнти з порушенням функції нирок Дані щодо застосування відсутні. Інструкції з приготування розчину для інфузій Розчин препарату Іринотекан-Тева слід готувати в асептичних умовах. Необхідну кількість препарату розбавити в 250 мл 5% розчину декстрози або 0.9% розчину хлориду натрію і перемішати отриманий розчин шляхом обертання флакона. Перед введенням розчин має бути візуально оглянуто на прозорість. У разі виявлення осаду препарат повинен бути знищений. Розчин повинен бути використаний відразу після розведення. Якщо розведення виконано з дотриманням правил асептики (наприклад, в установці ламінарного повітряного потоку), розчин препарату може бути використаний у разі зберігання при кімнатній температурі протягом 12 годин (включаючи час інфузії) та у разі зберігання при температурі 2-8°C протягом 24 години після розкриття флакона з концентратом.ПередозуванняОсновні очікувані прояви передозування – нейтропенія та діарея. Специфічний антидот до іринотекану невідомий. При перевищенні терапевтичної дози вдвічі можливий летальний кінець. У разі передозування пацієнта слід госпіталізувати та ретельно контролювати функцію життєво важливих органів. Лікування симптоматичне.Запобіжні заходи та особливі вказівкиЛікування препаратом Іринотекан-Тева слід проводити у спеціалізованих хіміотерапевтичних відділеннях під наглядом лікаря, який має досвід роботи з протипухлинними препаратами. У пацієнтів, які отримують препарат Іринотекан-Тева, необхідно щотижня робити розгорнутий клінічний аналіз крові та слідкувати за функцією печінки. Діарея, що виникає як наслідок цитотоксичної дії препарату (відстрочена діарея), зазвичай відзначається не раніше 24 годин після введення препарату Іринотекан-Тева (у більшості пацієнтів у середньому через 5 днів). При появі першого епізоду рідкого випорожнення необхідно призначення рясного пиття, що містить електроліти, і негайне проведення протидіарейної терапії, що включає прийом лопераміду у високих дозах (4 мг перший прийом і потім по 2 мг на кожні 2 год). Цю терапію продовжують ще протягом не менше 12 годин після останнього епізоду рідкого випорожнення, але не більше 48 годин через можливість розвитку парезу тонкої кишки.Якщо діарея розцінюється як важка (більше 6 епізодів рідкого випорожнення протягом доби або виражені тенезми), а також, якщо вона супроводжується блюванням або лихоманкою, пацієнт повинен бути терміново госпіталізований для проведення комплексного лікування, що включає введення антибіотиків широкого спектра дії. При помірній або слабовираженій діареї (менше 6 епізодів рідкого випорожнення протягом доби та помірні тенезми), яка не усувається протягом перших 48 годин, необхідно розпочати прийом антибіотиків широкого спектра дії внутрішньо, при цьому пацієнта рекомендується госпіталізувати. При одночасному виникненні діареї та вираженої нейтропенії (кількість лейкоцитів менше 500 клітин/мкл крові) на додаток до антидіарейної терапії з профілактичною метою внутрішньо призначаються антибіотики широкого спектра дії.Лоперамід не слід призначати профілактично, у тому числі пацієнтам, у яких діарея відзначалася під час попередніх введень препарату Іринотекан-Тева. Пацієнта необхідно заздалегідь попередити про можливість розвитку відстроченої діареї. Пацієнти повинні одразу інформувати свого лікаря про виникнення діареї та негайно розпочати відповідне лікування. При неадекватному лікуванні діареї може розвинутись стан, що загрожує життю пацієнта, особливо якщо діарея розвинулася на тлі нейтропенії. Пацієнтам з фебрильною нейтропенією (температура тіла > 38°C та кількість нейтрофілів < 1000 клітин/мкл) має бути негайно розпочато введення антибіотиків широкого спектра дії в умовах стаціонару. При розвитку гострого холінергічного синдрому, ознаками розвитку якого є поява ранньої діареї та сукупність таких симптомів, як пітливість, спастичні болі в животі, сльозотеча, міоз та підвищене слиновиділення, за відсутності протипоказань показано призначення 0.25 мг атропіну підшкірно. Слід бути обережним при застосуванні препарату у пацієнтів з бронхіальною астмою. У пацієнтів із вказівками в анамнезі в розвитку гострого холінергічного синдрому, зокрема. та у тяжкій формі, перед призначенням препарату Іринотекан-Тева рекомендовано профілактичне введення атропіну. Перед кожним циклом терапії препаратом Іринотекан-Тева рекомендується профілактичне призначення протиблювотних препаратів. Лікарська форма препарату як допоміжна речовина містить сорбітол, тому Іринотекан-Тева не можна застосовувати у пацієнтів зі спадковою непереносимістю фруктози. Слід уникати одночасного призначення інгібіторів (кетоконазол) або індукторів (рифампіцин, карбамазепін, фенобарбітал, фенітоїн, звіробій продірявлений) ізоферменту CYP3A4 через зміну фармакокінетики іринотекану. Під час лікування препаратом Іринотекан-Тева та принаймні протягом 3 місяців після припинення терапії повинні застосовуватися надійні методи контрацепції. При приготуванні розчину препарату Іринотекан-Тева та поводженні з препаратом, так само як і при використанні інших протипухлинних засобів, слід бути обережним. Необхідно користуватися рукавичками, маскою та окулярами. При попаданні розчину іринотекану або інфузійного розчину на шкіру відразу ж промийте її водою з милом. При попаданні іринотекану або його розчину на слизові оболонки негайно промийте їх водою. Усі матеріали, використані для приготування розчину та для його введення, повинні бути піддані утилізації відповідно до стандартної процедури утилізації цитотоксичних препаратів, прийнятої в цьому стаціонарі. Вплив на здатність до керування транспортними засобами та іншими механізмами Пацієнтів необхідно попередити про можливість появи під час лікування іринотеканом запаморочення та зорових розладів, що розвиваються протягом 24 годин після введення іринотекану. Застосування іринотекану може провокувати розвиток судом. При виникненні зазначених симптомів, пацієнтам рекомендується утриматися від керування автомобілем та іншими механізмами, а також бути обережними при зайнятті потенційно небезпечними видами діяльності.Умови відпустки з аптекЗа рецептом
1 396,00 грн
219,00 грн
Склад, форма випуску та упаковкаКонцентрат - 1 мл: Активна речовина: іринотекану гідрохлориду тригідрат 20 мг. Допоміжні речовини: сорбітол – 45 мг, молочна кислота – 0.9 мл, натрію гідроксид 5% – qs, хлористоводнева кислота 5% – qs, вода д/і – qs до 1 мл. 5 мл – флакони темного скла типу I (1) – піддони з ПВХ (1) – пачки картонні. Комплект №2: пачка картонна, елементи пристрою до інфузійних систем та шприців для розведення та введення лікарських препаратів "Тевадаптор" (адаптер до флакона, адаптер до шприца, адаптер для введення шприца, інструкція із застосування пристрою) у коробці картонної з ущільнювачем з картону або без нього та з контролем першого розтину.Опис лікарської формиКонцентрат для приготування розчину для інфузії у вигляді прозорого розчину від світло-жовтого до жовтого кольору, без видимих включень.Фармакотерапевтична групаПротипухлинний препарат. Іринотекан – напівсинтетичне похідне камптотецину, є специфічним інгібітором клітинного ферменту топоізомерази I. У тканинах препарат метаболізується ферментом карбоксисестеразою з утворенням активного метаболіту SN-38, який перевершує іринотекан за своєю активністю. Інгібуючи топоізомеразу I, іринотекан та його метаболіт SN-38 викликають лінійні пошкодження ДНК, що перешкоджає її реплікації у S-фазі клітинного циклу. У дослідах in vivo було показано, що іринотекан також активний щодо пухлин, що експресують P-глікопротеїн множинної лікарської резистентності (вінкристин- та доксорубіцин-резистентні лейкемії P388). Іншим фармакологічним ефектом іринотекану є його здатність інгібувати ацетилхолінестеразу.ФармакокінетикаФармакокінетичний профіль іринотекану не залежить від дози. Розподіл препарату у плазмі дво- або трифазний. Vd – 157 л/м2. Cmax іринотекану і SN-38 досягається до кінця внутрішньовенної інфузії в рекомендованій дозі 350 мг/м2 і становить 7.7 мкг/мл і 56 нг/мл відповідно, а площа під кривою «концентрація-час» (AUC) – 34 мкг/год. /мл та 451 нг/ч/мл. У плазмі крові іринотекан перебуває у основному незмінному вигляді. Препарат метаболізується в печінці двома шляхами: під дією ферменту карбоксилестерази до активного метаболіту SN-38 з подальшим глюкуронуванням та під дією ізоферменту CYP3A4 з утворенням похідних амінопентанової кислоти та амінів. Значну цитотоксичну активність має тільки SN-38. Зв'язок з білками плазми для іринотекану становить приблизно 65%, для його активного метаболіту SN-38 – 95%.Середній період напіввиведення препарату в першу фазу становить 12 хв, у другу фазу – 2.5 год та в останній фазі – 14.2 год. Середнє значення плазмового кліренсу – 15 л/год/м2. Виводиться нирками у незмінному вигляді (у середньому 19.9%) та у вигляді метаболіту SN-38 (0.25%). З жовчю виводиться близько 30% препарату як у незмінному вигляді, так і у вигляді метаболіту SN-38 глюкуроніду. Фторурацил та кальцію фолінат не впливають на фармакокінетику іринотекану. Виведення іринотекану знижено приблизно на 40% у пацієнтів із концентрацією білірубіну, що перевищує верхню межу норми у 1.5 – 3 рази.Клінічна фармакологіяПротипухлинний препарат.Показання до застосуванняМісцевий колоректальний рак: у комбінації з фторурацилом та кальцію фолінатом у пацієнтів, які раніше не отримували хіміотерапію; у вигляді монотерапії у пацієнтів із прогресуванням захворювання після проведення стандартної протипухлинної терапії.Протипоказання до застосуванняПідвищена чутливість до іринотекану або до інших компонентів препарату; хронічні запальні захворювання кишечника та/або порушення кишкової прохідності; виражене пригнічення кістковомозкового кровотворення; концентрація білірубіну в сироватці крові, що перевищує більш ніж 3 рази ВГН; ниркова недостатність (дані про безпечне застосування у пацієнтів з нирковою недостатністю відсутні); загальний стан пацієнтів, що оцінюється за шкалою ВООЗ>2; вагітність; період лактації (грудного вигодовування); дитячий вік (дані щодо ефективності та безпеки відсутні); З обережністю: загальний стан пацієнта, що оцінюється за шкалою ВООЗ, що дорівнює 2; лейкоцитоз; пацієнти жіночої статі (підвищується ризик розвитку діареї); променева терапія (в анамнезі) на область черевної порожнини чи тазу; нейтропенія; порушення функції печінки; гіповолемія; схильність до тромбозів та тромбоемболій; одночасне застосування пневмотоксичних препаратів; терапія колонієстимулюючими факторами; літній вік.Вагітність та лактаціяПротипоказано застосовувати препарат при вагітності та в період лактації. Застосування у дітей Протипоказано у дитячому віці (дані щодо ефективності та безпеки відсутні).Побічна діяВизначення частоти побічних ефектів: дуже часто (≥10%), часто (≥1%-<10%), іноді (≥0.1%-<1%), рідко (≥0.01%-<0.1%), дуже рідко (< 0.01%), включаючи поодинокі випадки. З боку системи кровотворення: дуже часто – нейтропенія, лейкопенія, анемія; часто – фебрильна нейтропенія, тромбоцитопенія при призначенні препарату у складі монотерапії; дуже рідко – утворення антитромбоцитарних антитіл. Нейтропенія спостерігалася у 78.7% пацієнтів під час монотерапії (при комбінованій хіміотерапії у 82.5%), у т.ч. у 22.6% пацієнтів вона була тяжкою (кількість нейтрофілів менше 500 клітин/мкл). Нейтропенія була оборотною і не мала кумулятивного характеру. Повне відновлення кількості нейтрофілів наставало зазвичай на 22-й день після закінчення монотерапії та на 7-8 день після закінчення застосування препарату Іринотекан-Тева у складі комбінованої хіміотерапії. Гарячка у поєднанні з тяжкою нейтропенією відзначалася у 6.2% та 3.4% пацієнтів відповідно. Інфекційні ускладнення при монотерапії мали місце у 10.3% пацієнтів, у 5.3% пацієнтів вони поєднувалися з тяжкою нейтропенією при монотерапії та у 2% пацієнтів, які отримували препарат Іринотекан-Тева у складі комбінованої терапії. При застосуванні препарату Іринотекан-Тева у складі монотерапії анемія розвинулася у 58.7% пацієнтів. При застосуванні препарату Іринотека-Тева у складі комбінованої хіміотерапії анемія спостерігалася у 97.2%. При застосуванні препарату Іринотекан-Тева у складі монотерапії тромбоцитопенія (<100 000 клітин/мкл) спостерігалась у 7.4% (при комбінованій хіміотерапії у 32.6%) пацієнтів. При застосуванні препарату Іринотекан-Тева у складі комбінованої хіміотерапії тяжкої тромбоцитопенії не спостерігалося. Кількість тромбоцитів відновлюється до 22-го дня після закінчення прийому препарату. Спостерігався один випадок тромбоцитопенії з утворенням антитромбоцитарних антитіл. З боку системи травлення: дуже часто – пізня діарея; часто – нудота, блювання, запор; іноді – псевдомембранозний коліт (в одному випадку було виявлено Clostridium difficile), кишкову непрохідність, шлунково-кишкову кровотечу; рідко – коліт, включаючи тифліт, ішемічний та виразковий коліт, перфорація кишечника, анорексія, біль у животі, запалення слизових оболонок, панкреатит. При застосуванні препарату як монотерапія важка діарея спостерігалася у 20% пацієнтів (при комбінованій терапії у 13.1%). Середній час до появи першого рідкого випорожнення після введення препарату Іринотекан-Тева склало 5 днів. При застосуванні препарату як монотерапія приблизно у 10% пацієнтів, які застосовували протиблювотні засоби, мали місце виражені нудота та блювання. При застосуванні препарату Іринотекан-Тева у складі комбінованої хіміотерапії виражені нудота та блювання спостерігалися рідше: у 2.1% та 2.8%, пацієнтів відповідно. Гострий холінергічний синдром, що виявляється такими симптомами, як рання діарея, біль у животі, кон'юнктивіт, риніт, зниження АТ, брадикардія, вазодилатація, посилена перистальтика кишечника, посилене потовиділення, озноб, нездужання, запаморочення, розлад зору, міоз, 9% пацієнтів, які отримували препарат Іринотекан-Тева як монотерапію та у складі комбінованої хіміотерапії тільки у 1.4% пацієнтів. Усі ці симптоми зникали після введення атропіну. З боку нервової системи: рідко – мимовільні м'язові скорочення, судоми, парестезії, астенія; дуже рідко – транзиторні порушення промови. З боку серцево-судинної системи: іноді – зниження артеріального тиску, гіповолемічний шок через зневоднення; рідко – підвищення артеріального тиску під час або після інфузії. З боку органів дихання: іноді – задишка, пропасниця, легеневі інфільтрати. Алергічні реакції: іноді – шкірний висип; рідко – розвиток анафілактичного шоку. З боку шкіри та підшкірно-жирової клітковини: дуже часто – оборотна алопеція; іноді – легкі шкірні реакції. З боку лабораторних показників: дуже часто – транзиторне підвищення активності сироваткових трансаміназ, ЛФ або концентрації білірубіну (комбінована терапія); часто – транзиторне підвищення активності сироваткових трансаміназ, ЛФ або концентрації білірубіну (монотерапія), підвищення концентрації сироваткового креатиніну; рідко – гіпокаліємія та гіпонатріємія; дуже рідко – підвищення активності сироваткової амілази та/або ліпази. Інші: дуже часто – підвищення температури; часто – підвищена стомлюваність; рідко – місцеві постінфузійні реакції, приєднання вторинних інфекцій.Взаємодія з лікарськими засобамиІринотекан має ацетилхолінестеразну активність, тому можливе збільшення тривалості нейром'язової блокади при спільному застосуванні з солями суксаметонія та антагоністична взаємодія з недеполяризуючими міорелаксантами. При сумісному застосуванні іринотекану з мієлосупресивними лікарськими засобами та променевою терапією посилюється токсична дія на кістковий мозок (лейкопенія, тромбоцитопенія). При сумісному застосуванні іринотекану з глюкокортикостероїдами (наприклад, з дексаметазоном) підвищується ризик розвитку гіперглікемії (особливо у пацієнтів з цукровим діабетом або зі зниженою толерантністю до глюкози) та лімфоцитопенії. При сумісному застосуванні іринотекану з діуретиками може посилюватись дегідратація, що виникає внаслідок діареї та блювання. Спільне застосування проносних препаратів на фоні терапії іринотеканом може збільшувати частоту або тяжкість діареї. Спільне застосування іринотекану та прохлорперазину підвищує ймовірність прояву ознак акатизії. При сумісному застосуванні іринотекану з препаратами рослинного походження на основі звіробою продірявленого (Hypericum perforatum), а також із протисудомними препаратами – індукторами ізоферменту CYP3A (карбамазепін, фенобарбітал та фенітоїн) – концентрація в плазмі активного метаболіту. Спільне застосування іринотекану з атазанавіром, інгібітором ізоферментів CYP3A4 та UGT1A1, а також з кетоконазолом може спричинити підвищення концентрації в плазмі активного метаболіту SN-38. Введення живих атенуйованих вакцин пацієнтам, які проходять курс лікування протипухлинними засобами, включаючи іринотекан, може призвести до серйозних або фатальних інфекцій. Необхідно уникати вакцинації живими вакцинами пацієнтів, які отримують іринотекан. Вбита або інактивована вакцина може бути введена, проте імунна відповідь на таку вакцину може бути ослаблена. Препарат Іринотекан-Тева не слід змішувати з іншими препаратами в одному флаконі.Спосіб застосування та дозиПрепарат призначений лише для дорослих. Вводиться у вигляді внутрішньовенної інфузії тривалістю не менше 30 хв і не більше 90 хв. При виборі дози та режиму введення у кожному індивідуальному випадку слід звертатися до спеціальної літератури. У режимі монотерапії доза препарату Іринотекан-Тева становить 125 мг/м2 поверхні тіла щотижня протягом 4 тижнів у вигляді 90-хвилинної внутрішньовенної інфузії з перервою в 2 тижні, а також 350 мг/м2 у вигляді годинної внутрішньовенної інфузії кожні 3 тижні. . У складі комбінованої хіміотерапії доза препарату Іринотекан-Тева становить з фторурацилом та кальцію фолінатом при щотижневому введенні – 125 мг/м2, при введенні шляхом тривалої інфузії 1 раз на 2 тижні – 180 мг/м2. Дози та режим введення фторурацилу та кальцію фолінату докладно описані у спеціальній літературі. Рекомендації щодо модифікації дози У режимі монотерапії зниження початкової дози препарату Іринотекан-Тева від 125 мг/м2 до 100 мг/м2 та від 350 мг/м2 до 300 мг/м2, а також зниження дози від 125 мг/м2 до 100 мг/м2 та від 180 мг /м2 до 150 мг/м2 у режимі комбінованої терапії може бути рекомендовано для пацієнтів у віці 65 років і старше, за попередньої екстенсивної променевої терапії, за показником загального стану пацієнта, що оцінюється за шкалою ВООЗ, що дорівнює 2. Введення препарату Іринотекан-Тева не слід проводити доти, доки кількість нейтрофілів у периферичній крові не перевищить 1500 клітин/мкл крові, і доки не будуть повністю куповані такі ускладнення, як нудота, блювання та особливо діарея. Введення препарату до вирішення всіх побічних явищ можна відкласти на 1-2 тижні. У разі якщо на фоні лікування розвивається виражене пригнічення кістковомозкового кровотворення (кількість нейтрофілом менше 500/мкл крові та/або кількість лейкоцитів менше 1000/мкл крові, та/або кількість тромбоцитів менше 100 000/мкл) або фебрильна нейтропінія/кількість і менше у поєднанні з підвищенням температури тіла більше 38°C), або інфекційні ускладнення, або важка діарея, або інша негематологічна токсичність 3-4 ступеня, подальші дози препарату Іринотекан-Тева та за необхідності фторурацилу слід знизити на 15-20%. При появі об'єктивних ознак прогресування пухлинного захворювання або розвитку недопустимих токсичних проявів терапію препаратом Іринотекан-Тева слід припинити. Пацієнти з порушенням функції печінки Монотерапія якщо концентрація білірубіну не перевищує в 1,5 рази ВГН, то корекція дози не потрібна, слід ретельно контролювати гематологічні показники пацієнта у зв'язку з підвищеним ризиком розвитку тяжкої нейтропенії; якщо концентрація білірубіну перевищує ВГН від 1.5 до 3 разів, то рекомендована доза препарату Іринотекан-Тева становить 200 мг/м2, слід ретельно контролювати гематологічні показники пацієнта через підвищений ризик розвитку тяжкої нейтропенії; якщо концентрація білірубіну перевищує ВГН більш ніж у 3 рази, лікування іринотеканом проводити не слід. Комбінована терапія Дані щодо застосування іринотекану в режимі комбінованої терапії при порушенні функції печінки відсутні. Пацієнти з порушенням функції нирок Дані щодо застосування відсутні. Інструкції з приготування розчину для інфузій Розчин препарату Іринотекан-Тева слід готувати в асептичних умовах. Необхідну кількість препарату розбавити в 250 мл 5% розчину декстрози або 0.9% розчину хлориду натрію і перемішати отриманий розчин шляхом обертання флакона. Перед введенням розчин має бути візуально оглянуто на прозорість. У разі виявлення осаду препарат повинен бути знищений. Розчин повинен бути використаний відразу після розведення. Якщо розведення виконано з дотриманням правил асептики (наприклад, в установці ламінарного повітряного потоку), розчин препарату може бути використаний у разі зберігання при кімнатній температурі протягом 12 годин (включаючи час інфузії) та у разі зберігання при температурі 2-8°C протягом 24 години після розкриття флакона з концентратом.ПередозуванняОсновні очікувані прояви передозування – нейтропенія та діарея. Специфічний антидот до іринотекану невідомий. При перевищенні терапевтичної дози вдвічі можливий летальний кінець. У разі передозування пацієнта слід госпіталізувати та ретельно контролювати функцію життєво важливих органів. Лікування симптоматичне.Запобіжні заходи та особливі вказівкиЛікування препаратом Іринотекан-Тева слід проводити у спеціалізованих хіміотерапевтичних відділеннях під наглядом лікаря, який має досвід роботи з протипухлинними препаратами. У пацієнтів, які отримують препарат Іринотекан-Тева, необхідно щотижня робити розгорнутий клінічний аналіз крові та слідкувати за функцією печінки. Діарея, що виникає як наслідок цитотоксичної дії препарату (відстрочена діарея), зазвичай відзначається не раніше 24 годин після введення препарату Іринотекан-Тева (у більшості пацієнтів у середньому через 5 днів). При появі першого епізоду рідкого випорожнення необхідно призначення рясного пиття, що містить електроліти, і негайне проведення протидіарейної терапії, що включає прийом лопераміду у високих дозах (4 мг перший прийом і потім по 2 мг на кожні 2 год). Цю терапію продовжують ще протягом не менше 12 годин після останнього епізоду рідкого випорожнення, але не більше 48 годин через можливість розвитку парезу тонкої кишки.Якщо діарея розцінюється як важка (більше 6 епізодів рідкого випорожнення протягом доби або виражені тенезми), а також, якщо вона супроводжується блюванням або лихоманкою, пацієнт повинен бути терміново госпіталізований для проведення комплексного лікування, що включає введення антибіотиків широкого спектра дії. При помірній або слабовираженій діареї (менше 6 епізодів рідкого випорожнення протягом доби та помірні тенезми), яка не усувається протягом перших 48 годин, необхідно розпочати прийом антибіотиків широкого спектра дії внутрішньо, при цьому пацієнта рекомендується госпіталізувати. При одночасному виникненні діареї та вираженої нейтропенії (кількість лейкоцитів менше 500 клітин/мкл крові) на додаток до антидіарейної терапії з профілактичною метою внутрішньо призначаються антибіотики широкого спектра дії.Лоперамід не слід призначати профілактично, у тому числі пацієнтам, у яких діарея відзначалася під час попередніх введень препарату Іринотекан-Тева. Пацієнта необхідно заздалегідь попередити про можливість розвитку відстроченої діареї. Пацієнти повинні одразу інформувати свого лікаря про виникнення діареї та негайно розпочати відповідне лікування. При неадекватному лікуванні діареї може розвинутись стан, що загрожує життю пацієнта, особливо якщо діарея розвинулася на тлі нейтропенії. Пацієнтам з фебрильною нейтропенією (температура тіла > 38°C та кількість нейтрофілів < 1000 клітин/мкл) має бути негайно розпочато введення антибіотиків широкого спектра дії в умовах стаціонару. При розвитку гострого холінергічного синдрому, ознаками розвитку якого є поява ранньої діареї та сукупність таких симптомів, як пітливість, спастичні болі в животі, сльозотеча, міоз та підвищене слиновиділення, за відсутності протипоказань показано призначення 0.25 мг атропіну підшкірно. Слід бути обережним при застосуванні препарату у пацієнтів з бронхіальною астмою. У пацієнтів із вказівками в анамнезі в розвитку гострого холінергічного синдрому, зокрема. та у тяжкій формі, перед призначенням препарату Іринотекан-Тева рекомендовано профілактичне введення атропіну. Перед кожним циклом терапії препаратом Іринотекан-Тева рекомендується профілактичне призначення протиблювотних препаратів. Лікарська форма препарату як допоміжна речовина містить сорбітол, тому Іринотекан-Тева не можна застосовувати у пацієнтів зі спадковою непереносимістю фруктози. Слід уникати одночасного призначення інгібіторів (кетоконазол) або індукторів (рифампіцин, карбамазепін, фенобарбітал, фенітоїн, звіробій продірявлений) ізоферменту CYP3A4 через зміну фармакокінетики іринотекану. Під час лікування препаратом Іринотекан-Тева та принаймні протягом 3 місяців після припинення терапії повинні застосовуватися надійні методи контрацепції. При приготуванні розчину препарату Іринотекан-Тева та поводженні з препаратом, так само як і при використанні інших протипухлинних засобів, слід бути обережним. Необхідно користуватися рукавичками, маскою та окулярами. При попаданні розчину іринотекану або інфузійного розчину на шкіру відразу ж промийте її водою з милом. При попаданні іринотекану або його розчину на слизові оболонки негайно промийте їх водою. Усі матеріали, використані для приготування розчину та для його введення, повинні бути піддані утилізації відповідно до стандартної процедури утилізації цитотоксичних препаратів, прийнятої в цьому стаціонарі. Вплив на здатність до керування транспортними засобами та іншими механізмами Пацієнтів необхідно попередити про можливість появи під час лікування іринотеканом запаморочення та зорових розладів, що розвиваються протягом 24 годин після введення іринотекану. Застосування іринотекану може провокувати розвиток судом. При виникненні зазначених симптомів, пацієнтам рекомендується утриматися від керування автомобілем та іншими механізмами, а також бути обережними при зайнятті потенційно небезпечними видами діяльності.Умови відпустки з аптекЗа рецептом
818,00 грн
219,00 грн
Склад, форма випуску та упаковкаКонцентрат для приготування розчину - 1 мл: Активна речовина: іринотекану гідрохлориду тригідрат - 20 мг; Допоміжні речовини: сорбітол – 45 мг, молочна кислота – 900 мкг, натрію гідроксид – до рН3.5, вода д/і – до 1 мл. Концентрат для приготування розчину для інфузій у флаконі темного скла у картонній упаковці – 2 мл.Опис лікарської формиКонцентрат для приготування розчину для інфузій від жовтуватого до жовтого кольору (допускається зелений відтінок), прозорий.Фармакотерапевтична групаІринотекан – напівсинтетичне похідне камптотецину, є специфічним інгібітором клітинного ферменту топоізомерази I. У тканинах препарат метаболізується з утворенням активного метаболіту SN-38, який перевершує за своєю активністю іринотекан. Іринотекан та метаболіт SN-38 стабілізують комплекс топоізомерази I з ДНК, що перешкоджає її реплікації.ФармакокінетикаФармакокінетичний профіль іринотекану не залежить від дози. Розподіл препарату у плазмі дво- або трифазний. Об'єм розподілу – 157 л/м2. Cmax іринотекану і SN-38 досягається до кінця внутрішньовенних інфузій у рекомендованій дозі 350 мг/м2 і становить 7.7 мкг/мл і 56 нг/мл відповідно, а AUC - 34 мкг-год/мл і 451 нг-ч/мл. Метаболізується переважно у печінці під впливом ферменту карбоксиэстеразы до активного метаболіту SN-38. Зв'язок з білками плазми для іринотекану становить приблизно 65%, для його активного метаболіту SN-38 - 95%. Середній T1/2 у першу фазу становить 12 хв, у другу фазу – 2.5 год та в останній фазі – 14.2 год. Середнє значення плазмового кліренсу – 15 л/год/м2. З сечею протягом 24 годин виділяється в середньому 20% незміненого препарату та 0.25% у вигляді метаболіту SN-38. З жовчю виводиться близько 30% препарату,як у незміненому вигляді, так і у вигляді метаболіту SN-38 глюкуроніду. Фторурацил та кальцію фолінат не впливають на фармакокінетику іринотекану.Клінічна фармакологіяПротипухлинний препарат.ІнструкціяІринотекан вводиться у вигляді внутрішньовенної інфузії тривалістю не менше 30 хв і не більше 90 хв. Інструкції щодо приготування розчину для інфузій. Необхідну кількість препарату розбавити в 250 мл 0.5% розчину декстрози або 0.9% розчину хлориду натрію і перемішати отриманий розчин шляхом обертання флакона. Перед введенням розчин має бути візуально оглянуто на прозорість. У разі виявлення осаду препарат повинен бути знищений. Розчин повинен бути використаний відразу після розведення. Якщо розведення виконано з дотриманням правил асептики (наприклад, в установці ламінарного повітряного потоку), розчин Іринотекану може бути використаний у разі зберігання при кімнатній температурі протягом 12 годин (включаючи час інфузій) та у разі зберігання при температурі 2-8° С протягом 24 годин після розкриття флакона з концентратом.Показання до застосуванняМісцевий або метастатичний рак товстої та прямої кишки: У комбінації з фторурацилом та кальцію фолінатом у хворих, які раніше не отримували хіміотерапію; у монотерапії у хворих із прогресуванням хвороби після проведення стандартної протипухлинної терапії.Протипоказання до застосуванняХронічні запальні захворювання кишечника та/або порушення кишкової прохідності; виражене пригнічення кістковомозкового кровотворення; рівень білірубіну в сироватці крові, що перевищує більш ніж 1.5 рази ВГН; загальний стан пацієнтів, що оцінюється за шкалою ВООЗ >2; вагітність та період годування груддю; дитячий вік (дані з безпеки та ефективності у дітей відсутні); підвищена чутливість до іринотекану або до інших компонентів препарату.Побічна діяЗ боку органів кровотворення: нейтропенія спостерігається в середньому у 80% хворих, у тому числі у половини з них відзначається зниження нейтрофілів менше ніж 1000 клітин на 1 мкл. Відновлення числа нейтрофілів зазвичай спостерігається через 7-20 днів від початку лікування. Анемія різного ступеня тяжкості зустрічається в середньому у 60% хворих, тромбоцитопенія – у 7% пацієнтів. Описано один випадок тромбоцитопенії з утворенням антитромбоцитарних антитіл. З боку системи травлення: пізня діарея, що виникає більш ніж через 24 год. (в середньому через 5 днів) після введення препарату є токсичним проявом, що обмежує дозу, і спостерігається приблизно у 87% пацієнтів, при цьому тяжкого ступеня - у 38%. Нудота та блювання виникає зазвичай у перший день введення або через 24 год. у 85% пацієнтів. Повідомлялося про розвиток зневоднення на тлі блювоти та діареї, дуже рідко з розвитком ниркової недостатності, гіпотензії та серцевої недостатності. Можливі біль у животі, анорексія, мукозити, запор. Гострий холінергічний синдром: спостерігається у 9% хворих протягом перших 24 год. після введення препарату і проявляється діареєю, болями в животі, посиленим потовиділенням, міозом, розладом зору, сльозотечею, слинотечею, зниженням артеріального тиску, запамороченням, ознобом та . З боку центральної нервової системи: мимовільні м'язові посмикування або судоми, парестезії, астенія. Алергічні реакції: рідко – шкірний висип і дуже рідко – розвиток анафілактичного шоку. Інші: задишка, підвищення температури тіла, місцеві реакції.Взаємодія з лікарськими засобамиТак як іринотекан має антихолінестеразну активність, можливе збільшення тривалості нейром'язової блокади при спільному застосуванні з солями суксаметонія та антагоністична взаємодія щодо нейром'язової блокади при поєднанні з недеполяризуючими міорелаксантами. При сумісному застосуванні іринотекану з мієлосупресивними лікарськими засобами та променевою терапією посилюється токсична дія на кістковий мозок (лейкопенія, тромбоцитопенія). При сумісному застосуванні іринотекану з глюкокортикостероїдними препаратами (наприклад, з дексаметазоном) підвищується ризик розвитку гіперглікемії (особливо у хворих на цукровий діабет або з непереносимістю глюкози) та лімфоцитопенії. При сумісному застосуванні іринотекану з діуретиками може посилюватись дегідратація, що виникає внаслідок діареї та блювання. Спільний прийом іринотекану та прохлорперазину підвищує ймовірність прояву ознак акатизії. При сумісному застосуванні іринотекану з препаратами рослинного походження на основі звіробою (Hypericum perforatum), а також із протиепілептичними препаратами індукторами CYP3A (карбамазепін, фенобарбітал та фенітоїн) концентрація в плазмі активного метаболіту SN-38 знижується. Спільний прийом іринотекану з атазанавіром, інгібітором ферментів CYP3A4 та UGT1A1, а також з кетоконазолом може спричинити підвищення концентрації в плазмі активного метаболіту SN-38. Іринотекан не слід змішувати з іншими препаратами в одному флаконі.Спосіб застосування та дозиПрепарат призначений лише для дорослих. При виборі дози та режиму введення у кожному індивідуальному випадку слід звертатися до спеціальної літератури. У режимі монотерапії: Іринотекан застосовується у дозі 350 мг/м2 кожні 3 тижні. У складі комбінованої хіміотерапії доза Іринотекану становить: З фторурацилом та кальцію фолінатом при щотижневому введенні – 80 мг/м2; при введенні шляхом тривалої інфузії 1 раз/2 тижні – 180 мг/м2; у комбінації зі струминним введенням фторурацилу та кальцію фолінату – 125 мг/м щотижня. Дози та режим введення фторурацилу та кальцію фолінату докладно описані у спеціальній літературі. Введення Іринотекану не слід проводити доти, доки кількість нейтрофілів у периферичній крові не перевищить 1500 клітин/мкл, і доки не будуть повністю куповані такі ускладнення, як нудота, блювання та особливо діарея. Введення препарату до вирішення всіх побічних явищ можна відкласти на 1-2 тижні. При розвитку на фоні лікування вираженого пригнічення кістковомозкового кровотворення (кількість нейтрофілів менше 500/мкл, та/або кількість лейкоцитів менше 1000/мкл, та/або кількість тромбоцитів менше 100000/мкл), фебрильної нейтропенії (кількість нейтрофі/ поєднанні з підвищенням температури тіла більше 38°С), інфекційних ускладнень, тяжкої діареї, або іншої негематологічної токсичності 3-4 ступеня, наступні дози Іринотекану і при необхідності фторурацилу слід зменшити на 15-20%. Хворі на порушення функції печінки. При рівні білірубіну в сироватці крові перевищує верхню межу норми не більше ніж у 1,5 рази, у зв'язку з підвищеним ризиком розвитку вираженої нейтропенії слід ретельно контролювати показники крові у хворого. При підвищенні рівня білірубіну більш ніж у 1.5 рази – лікування Іринотеканом слід припинити. Хворі на порушення функції нирок. Лікування Іринотеканом проводити не рекомендується, оскільки дані щодо застосування іринотекану у цієї категорії пацієнтів відсутні. Хворі похилого віку. Які-небудь спеціальні інструкції щодо застосування іринотекану у людей похилого віку відсутні. Дозу препарату у кожному даному випадку слід підбирати з обережністю.ПередозуванняОсновні очікувані прояви передозування – нейтропенія та діарея. Специфічний антидот до іринотекану невідомий. Лікування симптоматичне. У разі передозування хворого слід госпіталізувати та ретельно контролювати функцію життєво важливих органів.Запобіжні заходи та особливі вказівкиПроменева терапія (в анамнезі) на область черевної порожнини або тазу, лейкоцитоз, пацієнти жіночої статі (підвищується ризик розвитку діареї). Лікування Іринотеканом слід проводити у спеціалізованих хіміотерапевтичних відділеннях під наглядом лікаря, який має досвід роботи з протипухлинними препаратами. У хворих, які отримують іринотекан, необхідно щотижня робити розгорнутий клінічний аналіз крові та стежити за функцією печінки. Діарея, що виникає як наслідок цитотоксичної дії препарату, зазвичай відзначається не раніше 24 годин після введення іринотекану (у більшості хворих у середньому через 5 днів). При появі першого епізоду рідкого випорожнення необхідно призначення рясного пиття, що містить електроліти, і негайне проведення антидіарейної терапії, що включає прийом лопераміду у високих дозах (4 мг на перший прийом і потім по 2 мг кожні 2 год). Цю терапію продовжують ще протягом не менше 12 годин після останнього епізоду рідкого випорожнення, але не більше 48 годин через можливість розвитку парезу тонкого кишечника. Якщо діарея розцінюється як важка (більше 6 епізодів рідкого випорожнення протягом доби або виражені тенезми), а також якщо вона супроводжується блювотою або лихоманкою,хворий має бути терміново госпіталізований у відділення інтенсивної терапії щодо комплексного лікування, що включає введення антибіотиків широкого спектра дії. При помірній або слабко вираженій діареї (менше 6 епізодів рідкого випорожнення протягом доби та помірні тенезми), яка не купується протягом перших 48 годин, необхідно розпочати прийом антибіотиків широкого спектру дії всередину. При одночасному виникненні діареї та вираженої нейтропенії (кількість лейкоцитів менше 500/мкл) на додаток до антидіарейної терапії з профілактичною метою внутрішньо призначаються антибіотики широкого спектра дії.яка не купірується протягом перших 48 год необхідно розпочати прийом антибіотиків широкого спектра дії внутрішньо. При одночасному виникненні діареї та вираженої нейтропенії (кількість лейкоцитів менше 500/мкл) на додаток до антидіарейної терапії з профілактичною метою внутрішньо призначаються антибіотики широкого спектра дії.яка не купірується протягом перших 48 год необхідно розпочати прийом антибіотиків широкого спектра дії внутрішньо. При одночасному виникненні діареї та вираженої нейтропенії (кількість лейкоцитів менше 500/мкл) на додаток до антидіарейної терапії з профілактичною метою внутрішньо призначаються антибіотики широкого спектра дії. У період лікування іринотеканом не слід приймати препарати на основі звіробою (Hypericum perforatum), протиепілептичні препарати (карбамазепін, фенобарбітал та фенітоїн), атазанавір та кетоконазол, які змінюють кліренс іринотекану. Лоперамід не слід призначати профілактично, у тому числі хворим, у яких діарея відзначалася під час попередніх введень іринотекану. Пацієнта необхідно заздалегідь попередити про можливість розвитку відстроченої діареї. Пацієнти повинні одразу інформувати свого лікаря про виникнення діареї та негайно розпочати відповідне лікування. При неадекватному лікуванні діареї може розвинутись стан, що загрожує життю хворого, особливо якщо діарея розвинулася на тлі нейтропенії. Пацієнтам з фебрильною нейтропенією (температура тіла >38°С та кількість нейтрофілів <1000/мкл) має бути негайно розпочато введення антибіотиків широкого спектра дії в умовах стаціонару. Гострий холінергічний синдром, який зазвичай виникає під час введення препарату або в перші 24 години після введення, швидко та ефективно усувається підшкірним введенням 0.25 мг атропіну (дотримуватися обережності у хворих з бронхіальною астмою). Лікарська форма препарату як допоміжна речовина містить сорбітол, у зв'язку з чим Іринотекан не можна застосовувати у пацієнтів зі спадковою непереносимістю фруктози. Під час лікування Іринотеканом і принаймні протягом трьох місяців після припинення терапії повинні застосовуватися надійні заходи контрацепції. При попаданні Іринотекану на шкіру або слизові оболонки слід негайно промити водою з милом, слизові оболонки просто водою. Пацієнтів необхідно попередити про можливість появи під час лікування Іринотеканом запаморочення та зорових розладів, що розвиваються протягом 24 годин після введення препарату. У разі виникнення цих симптомів пацієнтам рекомендується утриматися від керування автомобілем та занять іншими потенційно небезпечними видами діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови відпустки з аптекЗа рецептом
Склад, форма випуску та упаковкаПігулки - 1 таб. Активна речовина: флутамід 250 мг. Допоміжні речовини: маннітол, лаурилсульфат натрію, повідон К30, целюлоза мікрокристалічна, кремнію діоксид колоїдний безводний, натрію гликолат крохмальний, магнію стеарат, вода очищена. 21 шт. - блістери (4) - пачки картонні.Опис лікарської формиТаблетки; світло-жовтого кольору, круглі, двоопуклі, без ділильної ризики.Фармакотерапевтична групаАнтиандрогенний засіб нестероїдної структури. Блокуючи андрогенові рецептори клітин-мішеней, запобігає розвитку біологічних ефектів ендогенних андрогенів, що призводить до порушення реплікації клітин пухлини. Сприяє зменшенню розмірів та щільності передміхурової залози, перешкоджає розвитку метастатичного процесу. Не має естрогенної, антиестрогенної, гестагенної та антигестагенної активності.ФармакокінетикаПісля прийому внутрішньо швидко і повністю всмоктується із ШКТ. Зв'язування із білками плазми становить 94-96%. Після багаторазового прийому внутрішньо в дозі 250 мг 3 рази на добу рівноважна концентрація флутаміду та його активного метаболіту в плазмі досягалася після 4-ї дози. Метаболізується з утворенням активного метаболіту гідроксифлутаміду та 5 інших метаболітів. Виводиться в основному із сечею, 4.2% дози виводиться з калом протягом 72 годин. У пацієнтів похилого віку T1/2 становить 8 годин після одноразового введення і 9.6 годин при рівноважній концентрації.Клінічна фармакологіяАнтиандрогенний нестероїдний препарат із протипухлинною активністю.Показання до застосуванняПаліативне лікування раку передміхурової залози з метастазами за відсутності попередньої терапії або неефективної гормонотерапії.Протипоказання до застосуванняПідвищена чутливість до флутаміду чи ацетаніліду.Побічна діяЗ боку ендокринної системи: ; гінекомастія та/або галакторея. З боку травної системи: нудота, блювання, жовтяниця, діарея, підвищення активності печінкових трансаміназ. З боку водно-електролітного обміну: ; затримка рідини. Інші: рідко - головний біль, тромбоемболія, порушення функції нирок, порушення сну, підшкірні крововиливи, вовчаковоподібний синдром.Взаємодія з лікарськими засобамиВважають, що можлива лікарська взаємодія при одночасному застосуванні флутаміду з парацетамолом, опіоїдними анальгетиками, НПЗЗ.Спосіб застосування та дозиВнутрішньо по 250 мг 3 рази на добу. Частота та тривалість застосування залежать від схеми лікування.Запобіжні заходи та особливі вказівкиУ період лікування необхідно контролювати функції печінки та нирок. Застосування флутаміду у людини призводить до зменшення кількості сперматозоїдів.Умови відпустки з аптекЗа рецептом
5 202,00 грн
5 154,00 грн
Склад, форма випуску та упаковкаЛіофілізат - 1 фл. речовина, що діє: трастузумаб -150 мг; допоміжні речовини: L-гістидину гідрохлорид – 3.36 мг, L-гістидин – 2.16 мг, а, а-трегалози дигідрат – 136.2 мг, полісорбат 20 – 0.60 мг. По 150 мг трастузумабу у флакони, виготовлені з безбарвного скла гідролітичного класу I, закупорені пробками з бутилкаучуку, закриті алюмінієвими ковпачками та пластмасовими кришками. По 1 флакон разом з інструкцією по застосуванню поміщають у картонну пачку.Опис лікарської формиЛіофілізат від білого до світло-жовтого кольору. Відновлений розчин - прозора або злегка опалесцентна безбарвна або світло-жовтого кольору рідина.Фармакотерапевтична групаПротипухлинний засіб - моноклональні антитіла.ФармакокінетикаФармакокінетика трастузумабу оцінювалася на підставі популяційного фармакокінетичного аналізу з використанням двокамерної моделі з паралельним лінійним та нелінійним виведенням із центральної камери. Завдяки нелінійному виведенню, зменшення концентрації препарату супроводжувалося збільшенням загального кліренсу. Лінійний кліренс склав 0.127 л/день у пацієнтів з раком молочної залози (метастатичний рак молочної залози (мРМЗ) та ранній рак молочної залози (рРМЗ)) та 0.176 л/день у пацієнтів з поширеним раком шлунка. Значення нелінійних параметрів виведення моделі Міхаеліса-Ментен склали 8.81 мг/день для максимальної швидкості виведення (Vmax) і 8.92 мг/л для константи Міхаеліса-Ментен (Кm). Об'єм розподілу в центральній камері становив 2.62 л у пацієнтів з РМЗ та 3.63 л у пацієнтів з поширеним раком шлунка.Розраховані за допомогою популяційного аналізу значення експозиції препарату (5й - 95й перцентілі) та значення фармакокінетичних параметрів при клінічно значущих концентраціях (максимальна концентрація (Сmах) та мінімальна концентрація (Cmin)) у пацієнтів з РМЗ та поширеним раком шлунка (РРЖ) при застосуванні препарату і кожні 3 тижні представлені у таблицях 1 та 2 (у рівноважному стані). Таблиця 1. Розраховані значення популяційних фармакокінетичних показників експозиції в циклі 1 при внутрішньовенному введенні у пацієнтів з РМЗ та РРШ (5й - 95й перцентілі). Режим дозування Тип пухлини N – число пацієнтів з ''ПНІ (мкг/мл) с'-max (мкг/мл) AUC* (мкг.день/мл) 8 м г/кг + 6мг/кг 1 раз на 3 тижні мРМЖ/РРМЖ 1195 29.4 (5.8-59.5) 178 (117-291) 1373 (736-2245) РРЖ 274 23.1 (6.1 -50.3) 132 (84.2-225) 1109 (588-1938) 4 м г/кг + 2мг/кг 1 раз на тиждень мРМЖ/РРМЖ 1195 37.7 (12.3-70.9) 88.3 (58-144) 1066 (586-1754) *AUC - площа під кривою "концентрація-час" Таблиця 2. Розраховані значення популяційних фармакокінетичних показників експозиції у рівноважному стані для режимів дозування препарату Герцептин® при внутрішньовенному введенні у пацієнтів з РМЗ та РРШ (5-95й перцентілі). Режим дозування Тип пухлини N-число пацієнтів C-min,ss (мкг/мл) C-max.ss (мкг/мл) AUCSS (мкг. день/м л) Час до досягнення рівноважного стану (тижня) Діапазон значень загального кліренсу у рівноважному стані (л/день) 8мг/кг + 6мг/кг 1 раз на 3 тижні мРМЗ/рРМЗ 1195 47.4 (5-115) 179 (107-309) 1794 (673 -3618) 12 0.173 – 0.283 РРЖ 274 32.9 (6.1 -88.9) 131 (72.5 -251) 1338 (557-2875) 9 0.189 – 0.337 4м г/кг + 2мг/кг 1 раз на тиждень мРМЗ/рРМЗ 1195 66.1 (14.9-142) 109 (51.0-209) 1765 (647-3578) 12 0.201 – 0.244 Відмивальний період (washout time period) трастузумабу після внутрішньовенного введення оцінювалися за допомогою популяційного фармакокінетичного моделювання. Принаймні, у 95% пацієнтів концентрація трастузумабу у сироватці крові досягає значення Циркулюючий "злущується" позаклітинний домен рецептора HER2 (HER2-ECD) Результати пошукового аналізу коваріант на підставі інформації в підгрупах пацієнтів дозволяють припускати, що у пацієнтів з високою концентрацією "слущивающегося" рецептора HER2-ECD в плазмі крові кліренс трастузума ). Спостерігалася кореляція між антигеном, що "слущується" з клітини, і активністю сироваткової глутамат оксалоацетат трансамінази (СГОТ)/ аспартатамінотрансферази (ACT): вплив "слущивающегося" з клітини антигену на кліренс може частково пояснюватися активністю СГОТ. Вихідні концентрації "HER2-ECD, що злущується", що спостерігалися у пацієнтів з метастатичним раком шлунка, були зіставні з такими у пацієнтів з метастатичним і раннім раком молочної залози; явного впливу кліренс трастузумаба не відзначалося. Фармакокінетика у спеціальних груп пацієнтів Детальні фармакокінетичні дослідження у пацієнтів похилого віку та пацієнтів з нирковою або печінковою недостатністю не проводились. Літній вік Вік не впливає на розподіл трастузумабу. Ниркова недостатність За даними популяційного фармакокінетичного аналізу, ниркова недостатність не впливає на фармакокінетичні параметри (кліренс) трастузумабу.ФармакодинамікаТрастузумаб є рекомбінантними гуманізованими моноклональними антитілами, які вибірково взаємодіють з позаклітинним доменом рецепторів епідермального фактора росту людини 2 типу (HER2). Ці антитіла є IgG1, що складаються з людських регіонів (константні ділянки важких ланцюгів) і визначають комплементарність мишачих ділянок антитіла pl85 HER2 до HER2. Прото-онкоген HER2 або с-еrВ2 кодує трансмембранний рецептороподібний білок з молекулярною масою 185 кДа, який структурно подібний до інших членів сімейства рецепторів епідермального фактора росту. Гіперекспресія HER2 виявляється у тканині первинного раку молочної залози (РМЗ) у 15-20% пацієнтів. Загальна частота виявлення HER2-позитивного статусу в тканині поширеного раку шлунка при скринінгу пацієнтів склала 15% ІГХ (метод імуно-гістохімічної реакції) 3+ та ІГХ2+/FISH+ (метод гібридизації in situ) або 22.1% при застосуванні ширшого визначення ІГХЗ+ . Ампліфікація гена HER2 призводить до гіперекспресії білка HER2 на мембрані клітин пухлини, що, у свою чергу, викликає постійну активацію рецептора HER2. Позаклітинний домен рецептора (ECD, р105) може потрапляти ("злущуватися") у кровотік і визначатися у зразках сироватки крові. Дослідження показують, що пацієнти з раком молочної залози, у яких відзначена ампліфікація або гіперекспресія HER2 у тканині пухлини, мають меншу виживання без ознак захворювання порівняно з пацієнтами без ампліфікації або гіперекспресії HER2 у тканині пухлини. Трастузумаб блокує проліферацію пухлинних клітин людини з гіперекспресією HER2 in vivo та in vitro. In vitro антитіло-залежна клітинна цитотоксичність трастузумабу переважно спрямована на пухлинні клітини з гіперекспресією HER2. Імуногенність У дослідженні неоад'ювантно-ад'юван гної терапії раннього раку молочної залози (медіана наступного спостереження >70 місяців) у 10.1% пацієнтів, які отримували препарат Герцептин® внутрішньовенно, з'явилися антитіла до трастузумабу. Нейтралізуючі антитіла до трастузумабу були виявлені в порівнянні з вихідним рівнем у 2 з 30 пацієнтів, які отримували препарат Герцептин для внутрішньовенного введення. Клінічна значимість цих антитіл невідома. Дані антитіла не впливали на фармакокінетику, ефективність (визначена за повною патологічною відповіддю та виживання без подій) та безпеку (визначена за частотою інфузійних реакцій) препарату Герцептинк при внутрішньовенному введенні. Дані щодо імуногенності при застосуванні препарату Герцептин для лікування раку шлунка відсутні.Показання до застосуванняРак молочної залози Метастатичний рак молочної залози з пухлинною гіперекспресією HER2: у вигляді монотерапії після однієї або більше схем хіміотерапії; у комбінації з паклітакселом або доцетакселом, у разі відсутності попередньої хіміотерапії (перша лінія терапії); у комбінації з інгібіторами ароматази при позитивних гормональних рецепторах (естрогенових та/або прогестеронових) у жінок у постменопаузі. Ранні стадії раку молочної залози з пухлинною гіперекспресією HER2: у вигляді ад'ювантної терапії після проведення хірургічного втручання, завершення хіміотерапії (неоад'ювантної або ад'ювантної) та променевої терапії; у комбінації з паклітакселом або доцетакселом після ад'ювантної хіміотерапії доксорубіцином та циклофосфамідом; у комбінації з ад'ювантною хіміотерапією, що складається з доцетакселу та карбоплатину; у комбінації з неоад'ювантною хіміотерапією та наступною ад'ювантною монотерапією препаратом Герцептин®, при місцево-поширеному (включаючи запальну форму) захворюванні або у випадках, коли розмір пухлини перевищує 2 см у діаметрі. Поширений рак шлунка Поширена аденокарцинома шлунка або стравохідно-шлункового переходу з гіперекспресією пухлинної HER2: у комбінації з капецитабіном або внутрішньовенним введенням фторурацилу та препаратом платини у разі відсутності попередньої протипухлинної терапії з приводу метастатичної хвороби.Протипоказання до застосуванняПідвищена чутливість до трастузумабу, будь-якого компонента препарату чи білка миші. Вагітність та період грудного вигодовування. Дитячий вік до 18 років (ефективність та безпека застосування у дітей не встановлені). Тяжка задишка у спокої, спричинена метастазами в легені, або потребує підтримуючої терапії киснем. Хворі на ранніх стадіях РМЗ з інфарктом міокарда в анамнезі, стенокардією, що потребує лікування, застійною серцевою недостатністю (II-IV функціональний клас за NYHA), ФВЛШ З обережністю: ішемічна хвороба серця, артеріальна гіпертензія, серцева недостатність, супутні захворювання легень або метастази у легені, попередня терапія кардіотоксичними лікарськими засобами, у т.ч. антрациклінами/циклофосфамідом, фракція викиду лівого шлуночка (ФВЛШ)Вагітність та лактаціяФертильність Невідомо, чи впливає Герцептин на репродуктивну здатність. Результати досліджень у тварин не виявили ознак порушення фертильності чи негативного впливу на плід. Контрацепція Жінкам дітородного потенціалу під час лікування препаратом Герцептин® та протягом 7 місяців після закінчення лікування необхідно використовувати надійні методи контрацепції. Вагітність У разі настання вагітності під час лікування або протягом 7 місяців після останньої дози препарату необхідно попередити жінку про можливість шкідливого впливу на плід. Якщо вагітна продовжить отримувати терапію препаратом Герцептин®, вона повинна перебувати під ретельним наглядом лікарів різних спеціальностей. Період грудного вигодовування Вигодовування грудним молоком не рекомендується під час лікування та протягом 7 місяців після закінчення терапії препаратом Герцептин®.Побічна діяВ даний час найбільш серйозними та/або частими небажаними реакціями, про які повідомлялося при використанні препарату Герцептин®, є дисфункція серця, інфузійні реакції, гематотоксичність (зокрема нейтропенія), інфекції та порушення з боку легень. Для опису частоти небажаних реакцій використовується така класифікація: дуже часто (≥1/10), часто (≥1/100, але Нижче представлені небажані реакції, про які повідомлялося при застосуванні препарату Герцептин як у монотерапії, так і в комбінації з хіміотерапією у базових клінічних дослідженнях та при постмаркетинговому використанні. Частота вказана відповідно до максимально зустрічається у базових клінічних дослідженнях. Інфекційні та паразитарні захворювання: дуже часто – інфекції, назофарингіт; часто - нейтропенічний сепсис, цистит, Herpes zoster, грип, синусит, інфекції шкіри, риніт, інфекції верхніх дихальних шляхів, інфекції сечовивідних шляхів, бешиха, флегмона, фарингіт; нечасто – сепсис. Доброякісні, злоякісні та неуточнені новоутворення (включаючи кісти та поліпи): невідомо – прогресування злоякісного новоутворення, прогресування новоутворення. Порушення з боку крові та лімфатичної системи: дуже часто – фебрильна нейтропенія, анемія, нейтропенія, лейкопенія, тромбоцитопенія; невідомо – гіпопротромбінемія, імунна тромбоцитопенія. Порушення з боку імунної системи: часто – реакції гіперчутливості; невідомо – анафілактичні реакції+, анафілактичний шок+. Порушення з боку обміну речовин: дуже часто – зниження маси тіла, анорексія; невідомо – синдром лізису пухлини, гіперкаліємія. Порушення психіки: дуже часто – безсоння; часто – тривога, депресія, порушення мислення. Порушення з боку нервової системи: дуже часто – тремор1, запаморочення, головний біль, парестезії, дисгевзія (спотворення смакових сприйняттів); часто – периферична нейропатія, м'язовий гіпертонус, сонливість, атаксія; рідко – парез; невідомо – набряк мозку. Порушення з боку органу зору: дуже часто – кон'юнктивіт, підвищене сльозовиділення; часто – сухість очей; невідомо - набряк диска зорового нерва, крововилив у сітківку. Порушення з боку органу слуху та лабіринтні порушення: нечасто – глухота. Порушення з боку серцево-судинної системи: дуже часто - зниження та підвищення артеріального тиску (АТ)1, порушення серцевого ритму1, серцебиття1, тріпотіння (передсердь або шлуночків)1, зниження фракції викиду лівого шлуночка*, "припливи"; часто – серцева недостатність (застійна)+, суправентрикулярна тахіаритмія+1, кардіоміопатія, артеріальна гіпотензія+1, вазодилатація; нечасто – перикардіальний випіт; невідомо – кардіогенний шок, перикардит, брадикардія, ритм “галопу”. Порушення з боку дихальної системи, органів грудної клітки та середостіння: дуже часто - хрипи в легенях+1, задишка+, кашель, носова кровотеча, ринорея; часто – пневмонія+, бронхіальна астма, порушення функції легень, плевральний випіт+; рідко – пневмоніт; невідомо - легеневий фіброз+, дихальна недостатність+, інфільтрація легень+, гострий набряк легень+, гострий респіраторний дистрес-синдром+, бронхоспазм+, гіпоксія+, зниження насичення гемоглобіну киснем+, набряк гортані, ортопное, легкий, Порушення з боку шлунково-кишкового тракту: дуже часто – діарея, блювання, нудота, набряк губи болю в животі, диспепсія, запор, стоматит; часто – геморой, сухість у роті. Порушення з боку печінки та жовчовивідних шляхів: часто – гепатоцелюлярне пошкодження, гепатит, болючість у ділянці печінки; рідко – жовтяниця; невідомо – печінкова недостатність. Порушення з боку шкіри та підшкірних тканин: дуже часто – еритема, висипання, набряк особи1 алопеція, порушення структури нігтів, долонно-підошовний синдром; часто - акне, сухість шкіри, екхімоз, гіпергідроз, макуло-папульозний висип, свербіж, оніхоклазія, дерматит; нечасто – кропив'янка; невідомо – ангіоневротичний набряк. Порушення з боку кістково-м'язової та сполучної тканини: дуже часто – артралгія, м'язова скутість/міалгія; часто - артрит, біль у спині, оссалгія, спазми м'язів, біль у ділянці шиї, біль у кінцівках. Порушення з боку нирок та сечовивідних шляхів: часто – захворювання нирок; невідомо – мембранозний гломерулонефрит, гломерулонефропатія, ниркова недостатність. Вагітність, післяпологові та перинатальні стани: невідомо олігогідрамніон, фатальна гіпоплазія легень та гіпоплазія та/або порушення функції нирок у плода. Порушення з боку статевих органів та молочної залози: часто – запалення молочної залози/мастит. Загальні розлади та порушення в місці введення: дуже часто – астенія, біль у грудях, озноб, стомлюваність, грипоподібний синдром, інфузійні реакції, біль, гарячка, мукозит, периферичні набряки; часто - нездужання, набряки. Травми, інтоксикації та ускладнення маніпуляцій: часто – забій. + - небажані реакції, які в повідомленнях асоціювалися з летальним кінцем. 1 - небажані реакції, які переважно повідомлялися в асоціації з інфузійними реакціями. Точна відсоткова кількість не встановлена. * - небажані реакції спостерігалися при комбінованій терапії після антрациклінів та у комбінації з таксанами. Нижче представлена інформація щодо окремих небажаних реакцій. Дисфункція серця Застійна серцева недостатність II-IV функціонального класу за NYHA (класифікація Нью-Йоркської Асоціації Кардіологів) є частою небажаною реакцією при застосуванні препарату Герцептин і асоціювалася з фатальним результатом. У пацієнтів, які отримували препарат Герцептин®, спостерігалися такі ознаки та симптоми порушення функції серця: задишка, ортопное, посилення кашлю, набряк легенів, ритм “галопу” або зниження фракції викиду лівого шлуночка. У 3 базових клінічних дослідженнях застосування препарату Герцептин® у комбінації з ад'ювантною хіміотерапією частота серцевої дисфункції 3/4 ступеня (а саме симптоматична застійна серцева недостатність) не відрізнялася від такої у пацієнтів, які отримували лише хіміотерапію (тобто без препарату Герцептин®) і отримували препарат Герцептин®, послідовно після терапії таксанами (0.3-0.4%). Частота була найбільшою у пацієнтів, які отримували Герцептин® спільно з таксанами (2.0%). Досвід використання препарату Герцептин у комбінації з низькодозовими режимами антрациклінів у неоад'ювантній терапії обмежений. При застосуванні препарату Герцептин протягом одного року після завершення ад'ювантної хіміотерапії серцева недостатність III-IV функціонального класу по NYHA спостерігалася у 0.6% пацієнтів при медіані спостереження 12 місяців і у 0.8% пацієнтів при медіані спостереження 8 років. Частота легкої симптоматичної та безсимптомної дисфункції лівого шлуночка склала 4.6%. Тяжка ЗСН була оборотна в 71.4% випадків (оборотність визначалася як мінімум двома послідовними підвищеннями показника ФВЛШ ≥50% після явища). Легка симптоматична та безсимптомна дисфункція лівого шлуночка була оборотна у 79.5% випадків. Приблизно 17% явищ, пов'язаних із дисфункцією серця, виникли після завершення терапії препаратом Герцептин. У базових клінічних дослідженнях при метастатичному РМЗ частота серцевої дисфункції при внутрішньовенному введенні препарату Герцептин у поєднанні з паклітакселом варіювала від 9% до 12% порівняно з 1%-4% для монотерапії паклітакселом. Для монотерапії препаратом Герцептин частота склала 6%-9%. Найбільша частота серцевої дисфункції спостерігалася у пацієнтів, які отримують Герцептин® одночасно з антрациклінами/циклофосфамідом (27%), що значно вище, ніж для терапії антрациклінами/циклофосфамідом (7%-10%). У дослідженні з проспективним моніторингом функції серця частота симптоматичної ЗСН склала 2.2% у пацієнтів, які отримували препарат Герцептин і доцетаксел, порівняно з 0% у пацієнтів, які отримували монотерапію доцетакселом.Більшість пацієнтів (79%) із серцевою дисфункцією спостерігалося поліпшення стану після отримання стандартної терапії ЗСН. Інфузійні реакції та реакції гіперчутливості Підраховано, що близько 40% пацієнтів, які отримують Герцептин, відчувають інфузійні реакції в тій чи іншій формі. Однак більшість інфузійних реакцій є легкими та помірними за ступенем тяжкості (згідно з NCI-CTC) і мають тенденцію виникати на початку лікування, тобто. під час 1,2 та 3-ї інфузії, при наступних введеннях виникають рідше. Реакції включають наступні симптоми: озноб, лихоманка, задишка, артеріальна гіпотензія, хрипи в легенях, бронхоспазм, тахікардія, зниження насичення гемоглобіну киснем, респіраторний дистрес-синдром, висип, нудота, блювання і головний біль. Частота інфузійних реакцій всіх ступенів тяжкості варіює і залежить від показання, методології збору інформації, а також від того, чи Герцептин® вводився спільно з хіміотерапією або застосовувався в монотерапії. Тяжкі анафілактичні реакції, що вимагають негайних додаткових медичних втручань, найчастіше можуть виникати під час першої або другої інфузій препарату Герцептин, такі реакції асоціювалися з летальним результатом. В окремих випадках спостерігалися анафілактоїдні реакції. Гематологічна токсичність Дуже часто виникали фебрильна нейтропенія, лейкопенія, анемія, тромбоцитопенія та нейтропенія. Частота виникнення гіпопротромбінемії невідома. Ризик нейтропенії може бути дещо вищим при застосуванні трастузумабу в комбінації з доцетакселом після терапії препаратами антрациклінового ряду. Порушення з боку легень Із застосуванням препарату Герцептин асоціюються важкі небажані явища з боку легень (у тому числі з фатальним результатом). Дані реакції включають (але не обмежуються): інфільтрати в легенях, гострий респіраторний дистрес-синдром, пневмонію, пневмоніт, плевральний випіт, гострий набряк легень та дихальну недостатність. Перехід з лікарської форми для внутрішньовенного введення препарату Герцептин на лікарську форму для підшкірного введення та навпаки Загалом перехід з лікарської форми для внутрішньовенного введення препарату Герцептин на лікарську форму для підшкірного введення і, навпаки, у пацієнтів з ранніми стадіями HER2-позитивного РМЗ переносився добре. Частота серйозних небажаних явищ, небажаних явищ 3 ступеня тяжкості та припинення терапії через розвиток небажаних явищ до переходу на іншу лікарську форму була низькою.Взаємодія з лікарськими засобамиСпеціальні дослідження лікарських взаємодій препарату Герцептин у людини не проводилися. У клінічних дослідженнях клінічно значимих взаємодій між препаратом Герцептин і одночасно застосовуваними препаратами не відзначалося. У випадках, коли препарат Герцептин застосовувався у комбінації з доцетакселом, карбоплатином або анастрозолом, фармакокінетика вищезгаданих препаратів не змінювалася. Концентрації паклітакселу та доксорубіцину та їх основних метаболітів (6-альфа-гідроксипаклітаксел та доксорубіцинол) не змінюються у присутності трастузумабу. Тим не менш, трастузумаб може підвищити загальну експозицію одного з метаболітів доксорубіцину (7-дезокси-13-дигідродоксорубіцинон). Біологічна активність цього метаболіту та клінічне значення підвищення його експозиції невідомі. У присутності паклітакселу та доксорубіцину змін у концентрації трастузумабу не спостерігалося. Результати вивчення фармакокінетики капецитабіну та цисплатину при використанні в комбінації з трастузумабом або без нього припускають, що експозиція біологічно активних метаболітів капецитабіну (наприклад, фторурацил) не змінювалася при одночасному застосуванні цисплатину або цисплатину та трастузумабу. Однак були зареєстровані більш високі концентрації капецитабіну та триваліший період його напіввиведення при комбінації з трастузумабом. Дані також вказують, що фармакокінетика цисплатину не змінювалася при одночасному застосуванні капецитабіну або капецитабіну у комбінації з трастузумабом. Герцептин® не сумісний із 5% розчином декстрози через можливість агрегації білка. Герцептин® не можна змішувати або розчиняти разом з іншими лікарськими засобами. Ознак несумісності між розчином препарату Герцептин і інфузійними пакетами, виготовленими з полівінілхлориду, поліетилену або поліпропілену, не спостерігалося.Спосіб застосування та дозиТестування на пухлинну експресію HER2 до початку лікування препаратом Герцептин® є обов'язковим. Препарат Герцептин повинен вводитися кваліфікованим медичним персоналом. Препарат призначений для введення як у амбулаторно-поліклінічних, так і в стаціонарних умовах. Перед застосуванням препарату Герцептин® необхідно перевірити етикетку на флаконі та переконатися, що лікарська форма препарату відповідає призначеній пацієнтові ("ліофілізат для приготування концентрату для приготування розчину для інфузій", а не "розчин для підшкірного введення"). Герцептин® у лікарській формі "ліофілізат для приготування концентрату для приготування розчину для інфузій" не призначений для підшкірного введення та повинен застосовуватись лише внутрішньовенно. Перехід із лікарської форми для внутрішньовенного введення на лікарську форму для підшкірного введення та, навпаки, при введенні один раз на 3 тижні вивчався у клінічному дослідженні. Щоб не допустити помилкового введення препарату Кадсила® (трастузумаб емтанзин) замість препарату Герцептин® (трастузумаб), перед приготуванням розчину для інфузії та його введенням пацієнту необхідно перевірити етикетку на флаконі. Герцептин® у лікарській формі "ліофілізат для приготування концентрату для приготування розчину для інфузій" вводять лише внутрішньовенно краплинно! Вводити препарат внутрішньовенно струминно чи болюсно не можна! Увага! Герцептин® не сумісний із 5% розчином декстрози через можливість агрегації білка. Герцептин® не можна змішувати або розводити разом з іншими лікарськими засобами. Розчин препарату Герцептин сумісний з інфузійними пакетами, виготовленими з полівінілхлориду, поліетилену та поліпропілену. Приготування розчину Підготовка препарату до введення має проводитись в асептичних умовах. Інструкція з приготування розчину Вміст флакону з 150 мг препарату Герцептин розчиняють у 7.2 мл стерильної води для ін'єкцій. Під час розчинення слід акуратно поводитися з препаратом. При розчиненні слід уникати надлишкового піноутворення, останнє може утруднити набір потрібної дози з флакона. Стерильним шприцом повільно ввести 7.2 мл стерильної води для ін'єкцій у флакон зі 150 мг препарату Герцептин®, спрямовуючи струмінь рідини прямо на паліофілізат. Для розчинення акуратно похитати флакон обертальними рухами. Не струшувати! При розчиненні препарату часто утворюється невелика кількість піни. Щоб уникнути цього, необхідно дати розчину постояти близько 5 хвилин. Відновлений розчин - прозора або злегка опалесцентна безбарвна або світло-жовтого кольору рідина. Умови зберігання приготовленого розчину Флакон із 150 мг препарату використовується лише одноразово. Розчин препарату Герцептин® фізично та хімічно стабільний протягом 24 годин при температурі 2-8°С після розчинення стерильною водою для ін'єкцій. Чи не заморожувати! Приготування розчину для інфузії слід здійснювати безпосередньо після розчинення ліофілізату. У виняткових випадках розчин після розчинення ліофілізату може зберігатися не більше 24 годин при температурі 2-8°С, якщо розчинення ліофілізату проходило в контрольованих та валідованих асептичних умовах. При цьому за умови зберігання (правила зберігання та тривалість) відповідає спеціаліст, який розчиняє ліофілізат. Інструкція з приготування розчину для інфузії Визначити об'єм розчину: Необхідний для введення навантажувальної дози трастузумабу, що дорівнює 4 мг/кг маси тіла, або підтримуючої дози, що дорівнює 2 мг/кг, визначається за такою формулою: Об'єм (мл) = маса тіла (кг) х доза (4 мг/кг навантажувальна або 2 мг/кг підтримуюча)/21 (мг/мл, концентрація приготовленого розчину) Необхідний для введення навантажувальної дози трастузумабу, що дорівнює 8 мг/кг маси тіла, або підтримуючої дози, що дорівнює 6 мг/кг кожні 3 тижні, визначається за такою формулою: Об'єм (мл) = маса тіла (кг) х доза (8 мг/кг навантажувальна або 6 мг/кг підтримуюча)/ 21 (мг/мл, концентрація приготовленого розчину) З флакона з ліофілізатом, що розчинився, слід набрати відповідний об'єм і ввести його в інфузійний пакет з 250 мл 0.9% розчину натрію хлориду. Потім інфузійний пакет слід обережно перевернути для перемішування розчину, уникаючи піноутворення. Перед введенням розчин слід перевірити (візуально) щодо відсутності механічних домішок і зміни забарвлення. Розчин для інфузій вводять відразу після приготування. У виняткових випадках приготований розчин для інфузії може зберігатися не більше 24 годин при температурі 2-8°С, якщо розчинення ліофілізату та приготування розчину для інфузії відбувалося в контрольованих та валідованих асептичних умовах. При цьому за умови зберігання (правила зберігання та тривалість) відповідає спеціаліст, який готував розчин. Інструкції з утилізації невикористаного препарату або з терміном придатності, що минув. Попадання лікарського засобу у довкілля має бути зведено до мінімуму. Не слід утилізувати препарат за допомогою стічних вод або разом із побутовими відходами. По можливості необхідно використовувати спеціальні системи для утилізації лікарських засобів. Необхідно суворо дотримуватися наступних рекомендацій щодо використання та утилізації шприців та витратних матеріалів: Голки та шприци не можна використовувати повторно. Використані голки та шприци поміщають у захищений від проколів контейнер (ємність). Утилізацію препарату Герцептин і витратних матеріалів слід проводити відповідно до місцевих вимог. Стандартний режим дозування Під час кожного введення трастузумабу необхідно ретельно спостерігати за пацієнтом на предмет появи ознобу, лихоманки та інших інфузійних реакцій (протягом 6 годин після початку першої інфузії та протягом 2 годин після початку подальших інфузій). Слід зменшити швидкість інфузії або на якийсь час припинити введення препарату при розвитку інфузійної реакції. Відновлення інфузії можливе після зникнення симптомів інфузійних реакцій легкого та помірного ступеня тяжкості згідно з NCI-CTC (загальні критерії токсичності Національного інституту раку в США). Слід розглянути питання про припинення подальшої терапії препаратом Герцептин у разі розвитку тяжких або життєзагрозних інфузійних реакцій. Метастатичний рак молочної залози Щотижневе запровадження Доза навантаження: 4 мг/кг маси тіла у вигляді 90-хвилинної внутрішньовенної краплинної інфузії. Підтримуюча доза: 2 мг/кг маси тіла раз на тиждень. Підтримуюча доза вводиться через 1 тиждень після навантаження. Якщо попередня доза навантаження переносилася добре, препарат можна вводити у вигляді 30-хвилинної краплинної інфузії. Альтернативне введення – через 3 тижні Доза навантаження: 8 мг/кг маси тіла у вигляді 90-хвилинної внутрішньовенної краплинної інфузії. Підтримуюча доза: 6 мг/кг маси тіла кожні 3 тижні. Підтримуюча доза вводиться через 3 тижні після навантаження. Якщо попередня доза навантаження переносилася добре, препарат можна вводити у вигляді 30-хвилинної краплинної інфузії. Застосування у комбінації з паклітакселом або доцетакселом Паклітаксел або доцетаксел вводилися наступного дня після введення препарату Герцептин® (рекомендації з дозування див. у відповідних інструкціях з медичного застосування) або відразу після наступного введення препарату Герцептин®, якщо при попередньому введенні Герцептин® переносився добре. Застосування у комбінації з інгібітором ароматази Герцептин® та анастрозол вводилися на день 1. Обмежень за часом введення препарату Герцептин® та анастрозолу не було (рекомендації щодо дозування див. в інструкції з медичного застосування анастрозолу або інших інгібіторів ароматази). Ранні стадії раку молочної залози Щотижневе запровадження При щотижневому введенні Герцептин® вводиться в дозі навантаження 4 мг/кг маси тіла, далі в підтримує 2 мг/кг маси тіла один раз на тиждень. Підтримуюча доза вводиться через 1 тиждень після навантаження. Навантажувальна доза вводиться у вигляді 90-хвилинної внутрішньовенної краплинної інфузії. Якщо попередня доза навантаження переносилася добре, препарат можна вводити у вигляді 30-хвилинної краплинної інфузії. Введення через 3 тижні При введенні через 3 тижні навантаження: 8 мг/кг маси тіла (у вигляді 90-хвилинної внутрішньовенної краплинної інфузії). Підтримуюча доза: 6 мг/кг маси тіла кожні 3 тижні. Підтримуюча доза вводиться через 3 тижні після навантаження. Якщо попередня доза навантаження переносилася добре, препарат можна вводити у вигляді 30-хвилинної краплинної інфузії. Застосування препарату Герцептин при ранніх стадіях раку молочної залози вивчено в комбінації з хіміотерапією згідно зі схемами, описаними нижче. Застосування у комбінації з паклітакселом або доцетакселом після хіміотерапії доксорубіцином та циклофосфамідом Паклітаксел: 80 мг/м2 у вигляді тривалої внутрішньовенної (в/в) інфузії, щотижня, протягом 12 тижнів або 175 мг/м2 у вигляді тривалої внутрішньовенної інфузії, кожні 3 тижні протягом 4 циклів (в день 1 кожного циклу) . Доцетаксел: 100 мг/м2 у вигляді внутрішньовенної інфузії протягом 1 години, кожні 3 тижні, протягом 4 циклів (починаючи на день 2 у циклі 1, далі на день 1 у кожний наступний цикл). Герцептин®: починаючи з першої дози паклітакселу або доцетакселу, Герцептин® вводився згідно з щотижневою схемою під час хіміотерапії (навантажувальна доза 4 мг/кг, далі підтримуючою дозою 2 мг/кг щотижня). Надалі монотерапія препаратом Герцептин® тривала згідно з щотижневою схемою після застосування у комбінації з паклітакселом або згідно з введенням через 3 тижні після застосування у комбінації з доцетакселом. Загальна тривалість терапії препаратом Герцептин від першого введення склала 1 рік, незалежно від кількості отриманих або пропущених доз. Якщо паклітаксел або доцетаксел і препарат Герцептин повинні були вводитися в один день, то паклітаксел або доцетаксел вводився першим. Застосування у комбінації з доцетакселом та карбоплатином Доцетаксел/Карбоплатин (кожні 3 тижні протягом 6 циклів, починаючи з дня 2 першого циклу, далі на день 1 у кожний наступний цикл): доцетаксел у дозі 75 мг/м2 у вигляді внутрішньовенної інфузії протягом 1 год, за яким слідував карбоплатин у дозі для досягнення цільової AUC - 6 мг/мл/хв у вигляді внутрішньовенної інфузії протягом 30-60 хв. Герцептін®: Герцептин® разом з хіміотерапією вводився згідно з щотижневою схемою (навантажувальна доза 4 мг/кг, далі підтримуючою дозою 2 мг/кг щотижня). Після хіміотерапії монотерапія препаратом Герцептин ® тривала згідно з введенням через 3 тижні. Загальна тривалість терапії препаратом Герцептин від першого введення склала 1 рік, незалежно від кількості отриманих або пропущених доз. Якщо доцетаксел, карбоплатин і препарат Герцептин повинні були вводитися в один день, то першим вводився доцетаксел, за яким слідував карбоплатин, далі Герцептин. Неоад'ювантна-ад'ювантна терапія Герцептин® вводився згідно з режимом кожні 3 тижні у комбінації з неоад'ювантною хіміотерапією (10 циклів): Доксорубіцин 60 мг/м2 та паклітаксел 150 мг/м2, кожні 3 тижні, протягом 3 циклів; далі паклітаксел 175 мг/м2, кожні 3 тижні протягом 4 циклів. Далі циклофосфамід, метотрексат та фторурацил у день 1 та 8. кожні 4 тижні, протягом 3 циклів. Після проведення оперативного втручання ад'ювантна монотерапія препаратом Герцептин ® тривала згідно з режимом кожні 3 тижні. Загальна тривалість терапії препаратом Герцептин склала 1 рік. Поширений рак шлунка Введення через 3 тижні Доза навантаження: 8 мг/кг маси тіла у вигляді 90-хвилинної внутрішньовенної краплинної інфузії. Підтримуюча доза: 6 мг/кг маси тіла кожні 3 тижні. Підтримуюча доза вводиться через 3 тижні після навантаження. Якщо попередня доза навантаження переносилася добре, препарат можна вводити у вигляді 30-хвилинної краплинної інфузії. Метастатичний та ранні стадії РМЗ та поширений рак шлунка Тривалість терапії Лікування препаратом Герцептин у пацієнтів з метастатичним РМЗ або поширеним раком шлунка проводиться до прогресування захворювання або розвитку неприйнятної токсичності. Пацієнти з ранніми стадіями РМЗ повинні отримувати терапію препаратом Герцептин протягом 1 року або до рецидиву захворювання або розвитку неприйнятної токсичності (залежно від того, що відбудеться швидше). Лікування препаратом Герцептин® пацієнтів із ранніми стадіями РМЗ понад один рік не рекомендується. Пропуск у плановому введенні Якщо пропуск у плановому введенні трастузумабу становив 7 днів або менше, слід якнайшвидше ввести препарат у звичайній підтримуючій дозі (тижневий режим: 2 мг/кг маси тіла; режим кожні 3 тижні: 6 мг/кг маси тіла), не чекаючи наступного планового введення. Далі вводити препарат у підтримуючій дозі через 7 днів або 21 день відповідно до щотижневого режиму або режиму кожні 3 тижні відповідно. Якщо перерва у введенні препарату склала більше 7 днів, необхідно якнайшвидше знову ввести навантажувальну дозу трастузумабу (щотижневий режим: 4 мг/кг маси тіла; режим кожні 3 тижні: 8 мг/кг маси тіла), у вигляді 90-хвилинної внутрішньовенної краплинної інфузії. Потім продовжити введення препарату у підтримуючій дозі через 7 днів або 21 день відповідно до щотижневого режиму або режиму кожні 3 тижні відповідно. Корекція дози У період виникнення оборотної мієлосупресії, спричиненої хіміотерапією, курс терапії препаратом Герцептин® може бути продовжений після зниження дози хіміотерапії або тимчасової її відміни (згідно з відповідними рекомендаціями в інструкціях з застосування паклітакселу, доцетакселу або інгібіторного аромату). При зниженні фракції викиду лівого шлуночка (ФВЛШ. %) на ≥10 одиниць від вихідної І нижче значення 50% лікування має бути припинено. Повторна оцінка ФВЛШ має бути проведена приблизно через 3 тижні. За відсутності поліпшення показника ФВЛШ або його подальшого зниження або при появі симптомів застійної серцевої недостатності (ЗСН) необхідно розглянути питання про припинення лікування препаратом Герцептин®, якщо тільки користь для конкретного пацієнта не перевищує ризику. Усі ці пацієнти повинні бути направлені до кардіолога для проведення обстеження та перебувати під наглядом. Особливі вказівки з дозування Пацієнти похилого віку Зниження дози препарату Герцептин у пацієнтів ≥65 років не потрібне. Пацієнти з нирковою недостатністю Зміна дози препарату Герцептин у пацієнтів з легким та середнім ступенем порушення функції нирок не потрібна. У зв'язку з обмеженими даними дати рекомендації з дозування препарату у пацієнтів з тяжким ступенем порушення функції нирок неможливо. Пацієнти з печінковою недостатністю У зв'язку з відсутністю даних дати рекомендації з дозування препарату у пацієнтів з порушенням функції печінки неможливо.ПередозуванняУ клінічних дослідженнях випадків передозування не спостерігалося. Введення препарату Герцептин у разових дозах більше 10 мг/кг не вивчалося. Препарат Герцептин у дозах ≤10 мг/кг переносився добре.Запобіжні заходи та особливі вказівкиУ медичній документації хворого слід зазначати торгове найменування та номер серії препарату. Інформація, представлена в даній інструкції, стосується виключно препарату Герцептин®. Терапія препаратом Герцептин повинна призначатися тільки лікарем, який має досвід лікування онкологічних захворювань. Введення препарату проводиться за наявності доступу до набору для екстреної допомоги. Лікар, який має досвід застосування хіміотерапевтичних препаратів, повинен бути доступний у процесі терапії. HER2 тестування має бути проведено у спеціалізованій лабораторії, яка може забезпечити контроль якості процедури тестування. Герцептин® повинен використовуватися у пацієнтів з метастатичним РМЗ або ранніми стадіями РМЗ тільки за наявності пухлинної гіперекспресії HER2, визначеної методом імуно-гістохімічної реакції (ІГХ), або ампліфікації гена HER2, визначеної методом гібридизації in situ (FISH або CISH). Слід використовувати точні та валідовані методи визначення. Герцептин® повинен використовуватися у пацієнтів з метастатичним раком шлунка лише за наявності пухлинної гіперекспресії HER2, визначеної методом ІГХ як ІГХ2+ та підтвердженої результатами S1SH або FISH, або ІГХЗ+. Слід використовувати точні та валідовані методи визначення. В даний час відсутні дані з клінічних досліджень про пацієнтів, які отримували Герцептин повторно після застосування в ад'ювантній терапії. Дисфункція серця загальні вказівки Пацієнти, які отримують Герцептин як монотерапію або в комбінації з паклітакселом або доцетакселом, особливо після хіміотерапії, що включає антрацикліни (доксорубіцин або епірубіцин), мають підвищений ризик розвитку застійної серцевої недостатності (ЗСН) (II-IV функціональний клас по NYHA) або безсимптомних порушень. функції серця. Тяжкість цих явищ може варіювати від середнього до тяжкого ступеня. Ці явища можуть призвести до смерті. Крім цього, необхідно бути обережними при лікуванні пацієнтів з високим серцево-судинним ризиком, наприклад, у пацієнтів похилого віку, з артеріальною гіпертензією, документально підтвердженою ішемічною хворобою серця, застійною серцевою недостатністю, фракцією викиду лівого шлуночка (ФВЛШ) Моніторування може дозволити виявити пацієнтів з порушеннями функції серця. Вихідне кардіологічне обстеження має повторюватися кожні 3 місяці під час терапії та кожні 6 місяців після її закінчення протягом 24 місяців з моменту введення останньої дози препарату. До початку лікування препаратом Герцептин® необхідно ретельно зіставити можливу користь та ризик його застосування. За даними, отриманими в результаті популяційного фармакокінетичного моделювання, препарат Герцептин може перебувати в крові до 7 місяців після завершення терапії. У пацієнтів, які отримують антрацикліни після завершення лікування препаратом Герцептин®, можливе підвищення ризику дисфункції серця. По можливості, лікарі повинні уникати призначення хіміотерапії на основі антрациклінів протягом 7 місяців після завершення терапії препаратом Герцептин®. При застосуванні препаратів антрациклінового ряду слід проводити ретельний моніторинг функції серця. Слід оцінити необхідність проведення стандартного кардіологічного обстеження у пацієнтів із підозрою на серцево-судинні захворювання. У всіх пацієнтів слід моніторувати функцію серця під час лікування (наприклад, кожні 12 тижнів). Внаслідок моніторингу можна виявити пацієнтів, у яких розвинулися порушення функції серця. У пацієнтів з безсимптомним порушенням функції серця може бути корисним часте проведення моніторингу (наприклад, кожні 6-8 тижнів). При тривалому погіршенні функції лівого шлуночка, що не виявляється симптоматично, доцільно розглянути питання про відміну препарату, за винятком випадків, коли лікар вважає, що користь для конкретного пацієнта перевершує ризик. Безпечність продовження або відновлення терапії препаратом Герцептин у пацієнтів, у яких розвинулося порушення функції серця, не вивчалася. При зниженні фракції викиду лівого шлуночка (ФВЛШ, %) на >10 одиниць від вихідної І нижче значення 50% лікування має бути припинено. Повторна оцінка ФВЛШ має бути проведена приблизно через 3 тижні. За відсутності поліпшення показника ФВЛШ або його подальшого зниження або при появі симптомів застійної серцевої недостатності (ЗСН) необхідно розглянути питання про припинення лікування препаратом Герцептин®, якщо тільки користь для конкретного пацієнта не перевищує ризику. Усі ці пацієнти повинні бути направлені до кардіолога для проведення обстеження та перебувати під наглядом. Якщо на фоні терапії препаратом Герцептин розвивається симптоматична серцева недостатність, необхідно провести відповідну стандартну медикаментозну терапію ЗСН. У більшості пацієнтів з ЗСН або безсимптомною дисфункцією серця в базових дослідженнях спостерігалося поліпшення стану на тлі стандартної медикаментозної терапії ЗСН: інгібітори ангіотензинперетворюючого ферменту або блокатори рецепторів ангіотензину та бета-адреноблокатори. За наявності клінічної користі від застосування препарату Герцептин більшість пацієнтів з побічними реакціями з боку серця продовжили терапію без прояву додаткових клінічно значущих реакцій з боку серця. Метастатичний рак молочної залози Не рекомендується застосовувати препарат Герцептин разом у комбінації з антрациклінами для лікування метастатичного раку молочної залози. Ризик розвитку дисфункції серця у пацієнтів з метастатичним раком молочної залози підвищений при попередній терапії антрациклінами, проте він нижчий порівняно з таким при одночасному застосуванні антрациклінів та препарату Герцептин. Ранні стадії раку молочної залози Пацієнтам з ранніми стадіями раку молочної залози слід проводити кардіологічне обстеження перед початком лікування кожні 3 місяці під час терапії та кожні 6 місяців після її закінчення протягом 24 місяців з моменту введення останньої дози препарату. Рекомендується більш тривалий моніторинг після лікування препаратом Герцептин у комбінації з антрациклінами з частотою обстежень 1 раз на рік протягом 5 років з моменту введення останньої дози Герцептин або далі, якщо спостерігається постійне зниження ФВЛШ. Лікування препаратом Герцептин1* не рекомендується пацієнтам на ранніх стадіях РМЗ (ад'ювантна та неоад'ювантна терапія) з: інфарктом міокарда в анамнезі; стенокардією, яка потребує лікування: ЗСН (II-IV функціональний клас за NYHA) в анамнезі або в даний час; ФВЛШ нижче за 55%; іншими кардіоміопатіями; аритміями, що вимагають лікування: клінічно значущими вадами серця; погано контрольована артеріальна гіпертензія, за винятком артеріальної гіпертензії, що піддається стандартній медикаментозній терапії; гемодинамічно значущим перикардіальним випотом, оскільки ефективність та безпека застосування препарату у таких пацієнтів не вивчені. Ад'ювантна терапія Не рекомендується застосовувати препарат Герцептин разом у комбінації з антрациклінами у складі ад'ювантної терапії. У пацієнтів із ранніми стадіями РМЗ. отримували Герцептин після хіміотерапії на основі антрациклінів, спостерігалося підвищення частоти симптоматичних і безсимптомних небажаних явищ з боку серця в порівнянні з такими, що отримували хіміотерапію доцетакселом і карбоплатином (режими, що не містять препарати антрациклінового ряду). При цьому різниця була більша у випадках спільного застосування препарату Герцептин і таксанів. ніж за послідовного використання. Незалежно від режиму, що використовувався, більшість симптоматичних кардіальних явищ виникало в перші 18 місяців лікування. В одному з 3 проведених базових досліджень (з медіаною періоду наступного спостереження 5.5 років) спостерігалося тривале збільшення кумулятивної частоти симптоматичних кардіальних явищ або явищ, пов'язаних зі зниженням ФВЛШ: у 2.37% пацієнтів,отримували Герцептин® спільно з таксанами після терапії антрациклінами, порівняно з 1% пацієнтів у групах порівняння (у групі терапії антрациклінами та циклофосфамідом, далі таксанами, та у групі терапії таксанами, карбоплатином та препаратом Герцептин®). Ідентифікованими факторами ризику розвитку небажаних явищ з боку серця при ад'ювантній терапії препаратом Герцептин® є вік >50 років, низька вихідна ФВЛШ (25 кг/м2). Неоад'ювантна-ад'ювантна терапія Для пацієнтів із ранніми стадіями РМЗ. яким може бути призначена неоад'ювантна-ад'ювантна терапія, застосування препарату Герцептин® спільно з антрациклінами рекомендовано тільки у випадку, якщо вони раніше не отримували хіміотерапію і тільки при використанні низькодозових режимів терапії антрациклінами (максимальна сумарна доза доксорубіцину 180 мг/2 ). У пацієнтів, які отримали повний курс низькодозових антрациклінів та Герцептин у складі неоад'ювантної терапії, не рекомендується проведення додаткової цитотоксичної хіміотерапії після проведення хірургічного втручання. У всіх інших випадках рішення щодо необхідності додаткової цитотоксичної хіміотерапії приймається на підставі індивідуальних факторів. Досвід застосування трастузумабу разом із низькодозовими режимами терапії антрациклінами обмежений двома дослідженнями. При застосуванні препарату Герцептин у лікарській формі для внутрішньовенного введення спільно з неоад'ювантною хіміотерапією, що включала три цикли доксорубіцину (сумарна доза 180 мг/м2), у клінічному дослідженні частота симптоматичного порушення функції серця склала 1.7%. При застосуванні препарату Герцептин у лікарській формі для внутрішньовенного введення спільно з неоад'ювантною хіміотерапією, що включала 4 цикли епірубіцину (сумарна доза 300 мг/м2), у клінічному дослідженні частота розвитку серцевої недостатності/застійної серцевої недостатності склала 0.3% при медіані спостереження. Клінічний досвід застосування у пацієнтів віком від 65 років обмежений. Інфузійні реакції та реакції гіперчутливості При введенні препарату Герцептин виникали серйозні інфузійні реакції: задишка, артеріальна гіпотензія, хрипи в легенях, артеріальна гіпертензія, бронхоспазм, суправентрикулярна тахіаритмія, зниження насичення гемоглобіну киснем, анафілаксія, респіраторний дистрес Для зниження ризику виникнення цих явищ можна використовувати премедикація. Більшість цих реакцій виникала під час інфузії або протягом 2,5 годин від початку першого введення. При виникненні інфузійної реакції слід зменшити швидкість інфузії або на якийсь час припинити введення препарату і ретельно спостерігати за пацієнтом до усунення всіх симптомів. Для усунення цих симптомів можливе застосування анальгетиків/антипіретиків. таких як парацетамол, або антигістамінних препаратів, таких як дифенгідрамін.Більшість пацієнтів після розв'язання симптомів інфузійних реакцій змогли продовжити терапію препаратом Герцептин. Ефективна терапія серйозних реакцій полягає у застосуванні бета-адреностимуляторів, глюкокортикостероїдів, інгаляції кисню. У разі розвитку тяжких або життєзагрозних інфузійних реакцій слід розглянути питання щодо припинення подальшої терапії препаратом Герцептин. У поодиноких випадках дані реакції асоціювалися з фатальним результатом. Ризик розвитку летальних інфузійних реакцій вищий у пацієнтів із задишкою у спокої, спричиненою метастазами у легені або супутніми захворюваннями, тому таким пацієнтам не слід проводити терапію препаратом Герцептин®. Повідомлялися випадки, у яких після початкового поліпшення спостерігалося погіршення стану, і навіть випадки з відстроченим стрімким погіршенням стану. Летальний результат виникав протягом години або одного тижня після інфузії. У окремих випадках у пацієнтів з'являлися симптоми інфузійних реакцій або легеневі симптоми (через більш ніж 6 годин після початку введення препарату Герцептин®). Слід попередити пацієнтів про можливий відстрочений розвиток цих симптомів і про необхідність негайного контакту з лікарем у разі їх виникнення. Порушення з боку легень При застосуванні препарату Герцептин у реєстраційному періоді реєструвалися важкі явища з боку легень, які іноді супроводжувалися летальним результатом. Крім того, спостерігалися випадки інтерстиціальної хвороби легень (ІБЛ), включаючи легеневі інфільтрати, гострий респіраторний дистрес-синдром, пневмонію, пневмоніт, плевральний випіт, гострий набряк легень та дихальну недостатність. Фактори ризику, асоційовані з ІХЛ, включають: раніше проведену або супутню терапію іншими протипухлинними препаратами, які, як відомо, пов'язані з ІХЛ (таксани, гемцитабін, винорельбін та променева терапія). Дані явища можуть бути як прояви інфузійних реакцій, і відстрочено. Ризик тяжких реакцій з боку легень вищий у пацієнтів із метастатичним ураженням легень, супутніми захворюваннями, що супроводжуються задишкою у спокої.Тому такі пацієнти не повинні отримувати препарат Герцептін. Слід бути обережними, особливо у пацієнтів, які отримують супутню терапію таксанами, через розвиток пневмоніту. Стерильна вода для ін'єкцій, що використовується для розчинення вмісту флакону з 150 мг препарату Герцептин, не містить бензилового спирту. Вплив на здатність до керування автотранспортом та управління механізмами Дослідження щодо вивчення впливу препарату на здатність керувати автомобілем та працювати з механізмами не проводилися. У разі виникнення симптомів інфузійних реакцій пацієнтам не слід керувати автомобілем або працювати з механізмами до вирішення симптомів.Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему
14 918,00 грн
14 870,00 грн
Склад, форма випуску та упаковкаЛіофілізат - 1 фл. діюча речовина: трастузумаб – 440 мг; допоміжні речовини: L-гістидину гідрохлорид – 9.9 мг, L-гістидин – 6.4 мг, ос, а-трегалози дигідрат – 400.0 мг, полісорбат 20 – 1.8 мг; Розчинник (бактеріостатична вода для ін'єкцій 20 мл, що містить 1.1% бензилового спирту як антимікробний консервант): бензиловий спирт - 229.9 мг, вода для ін'єкцій - 20.9 мл. По 440 мг трастузумабу у флакон безбарвного скла (гідролітичний клас 1 ЕФ), закупорений пробкою з бутилкаучуку, обжатий алюмінієвим ковпачком і закритий пластиковою кришкою світло-зеленого кольору. По 20 мл бактеріостатичної води для ін'єкцій у флакон безбарвного скла (гідролітичний клас 1 ЕФ), закупорений пробкою з бутилкаучуку, обжатий алюмінієвим ковпачком і закритий пластиковою кришкою білого кольору. 1 флакон з препаратом (ліофілізат) та 1 флакон з розчинником разом з інструкцією із застосування поміщають у картонну пачку.Опис лікарської формиЛіофілізат від білого до світло-жовтого кольору. Відновлений розчин - прозора або злегка опалесцентна рідина від безбарвного до світло-жовтого кольору.Фармакотерапевтична групаПротипухлинний засіб - моноклональні антитіла.ФармакокінетикаФармакокінетика трастузумабу оцінювалася на підставі популяційного фармакокінетичного аналізу з використанням двокамерної моделі з паралельним лінійним та нелінійним виведенням із центральної камери. Завдяки нелінійному виведенню, зменшення концентрації препарату супроводжувалося збільшенням загального кліренсу. Лінійний кліренс склав 0.127 л/день у пацієнтів з раком молочної залози (метастатичний рак молочної залози (мРМЗ) та ранній рак молочної залози (рРМЗ)) та 0.176 л/день у пацієнтів з поширеним раком шлунка. Значення нелінійних параметрів виведення моделі Міхаеліса-Ментен склали 8.81 мг/день для максимальної швидкості виведення (Vmax) і 8.92 мг/л для константи Міхаеліса-Ментен (Кm). Об'єм розподілу в центральній камері становив 2.62 л у пацієнтів з РМЗ та 3.63 л у пацієнтів з поширеним раком шлунка.Розраховані за допомогою популяційного аналізу значення експозиції препарату (5й - 95й перцентілі) та значення фармакокінетичних параметрів при клінічно значущих концентраціях (максимальна концентрація (Сmах) та мінімальна концентрація (Cmin)) у пацієнтів з РМЗ та поширеним раком шлунка (РРЖ) при застосуванні препарату і кожні 3 тижні представлені у таблицях 1 та 2 (у рівноважному стані). Таблиця 1. Розраховані значення популяційних фармакокінетичних показників експозиції в циклі 1 при внутрішньовенному введенні у пацієнтів з РМЗ та РРШ (5й - 95й перцентілі). Режим дозування Тип пухлини N – число пацієнтів з ''ПНІ (мкг/мл) с'-max (мкг/мл) AUC* (мкг.день/мл) 8 м г/кг + 6мг/кг 1 раз на 3 тижні мРМЖ/РРМЖ 1195 29.4 (5.8-59.5) 178 (117-291) 1373 (736-2245) РРЖ 274 23.1 (6.1 -50.3) 132 (84.2-225) 1109 (588-1938) 4 м г/кг + 2мг/кг 1 раз на тиждень мРМЖ/РРМЖ 1195 37.7 (12.3-70.9) 88.3 (58-144) 1066 (586-1754) *AUC - площа під кривою "концентрація-час" Таблиця 2. Розраховані значення популяційних фармакокінетичних показників експозиції у рівноважному стані для режимів дозування препарату Герцептин® при внутрішньовенному введенні у пацієнтів з РМЗ та РРШ (5-95й перцентілі). Режим дозування Тип пухлини N-число пацієнтів C-min,ss (мкг/мл) C-max.ss (мкг/мл) AUCSS (мкг. день/м л) Час до досягнення рівноважного стану (тижня) Діапазон значень загального кліренсу у рівноважному стані (л/день) 8мг/кг + 6мг/кг 1 раз на 3 тижні мРМЗ/рРМЗ 1195 47.4 (5-115) 179 (107-309) 1794 (673 -3618) 12 0.173 – 0.283 РРЖ 274 32.9 (6.1 -88.9) 131 (72.5 -251) 1338 (557-2875) 9 0.189 – 0.337 4м г/кг + 2мг/кг 1 раз на тиждень мРМЗ/рРМЗ 1195 66.1 (14.9-142) 109 (51.0-209) 1765 (647-3578) 12 0.201 – 0.244 Відмивальний період (washout time period) трастузумабу після внутрішньовенного введення оцінювалися за допомогою популяційного фармакокінетичного моделювання. Принаймні, у 95% пацієнтів концентрація трастузумабу у сироватці крові досягає значення Циркулюючий "злущується" позаклітинний домен рецептора HER2 (HER2-ECD) Результати пошукового аналізу коваріант на підставі інформації в підгрупах пацієнтів дозволяють припускати, що у пацієнтів з високою концентрацією "слущивающегося" рецептора HER2-ECD в плазмі крові кліренс трастузума ). Спостерігалася кореляція між антигеном, що "слущується" з клітини, і активністю сироваткової глутамат оксалоацетат трансамінази (СГОТ)/ аспартатамінотрансферази (ACT): вплив "слущивающегося" з клітини антигену на кліренс може частково пояснюватися активністю СГОТ. Вихідні концентрації "HER2-ECD, що злущується", що спостерігалися у пацієнтів з метастатичним раком шлунка, були зіставні з такими у пацієнтів з метастатичним і раннім раком молочної залози; явного впливу кліренс трастузумаба не відзначалося. Фармакокінетика у спеціальних груп пацієнтів Детальні фармакокінетичні дослідження у пацієнтів похилого віку та пацієнтів з нирковою або печінковою недостатністю не проводились. Літній вік Вік не впливає на розподіл трастузумабу. Ниркова недостатність За даними популяційного фармакокінетичного аналізу, ниркова недостатність не впливає на фармакокінетичні параметри (кліренс) трастузумабу.ФармакодинамікаТрастузумаб є рекомбінантними гуманізованими моноклональними антитілами, які вибірково взаємодіють з позаклітинним доменом рецепторів епідермального фактора росту людини 2 типу (HER2). Ці антитіла є IgG1, що складаються з людських регіонів (константні ділянки важких ланцюгів) і визначають комплементарність мишачих ділянок антитіла pl85 HER2 до HER2. Прото-онкоген HER2 або с-еrВ2 кодує трансмембранний рецептороподібний білок з молекулярною масою 185 кДа, який структурно подібний до інших членів сімейства рецепторів епідермального фактора росту. Гіперекспресія HER2 виявляється у тканині первинного раку молочної залози (РМЗ) у 15-20% пацієнтів. Загальна частота виявлення HER2-позитивного статусу в тканині поширеного раку шлунка при скринінгу пацієнтів склала 15% ІГХ (метод імуно-гістохімічної реакції) 3+ та ІГХ2+/FISH+ (метод гібридизації in situ) або 22.1% при застосуванні ширшого визначення ІГХЗ+ . Ампліфікація гена HER2 призводить до гіперекспресії білка HER2 на мембрані клітин пухлини, що, у свою чергу, викликає постійну активацію рецептора HER2. Позаклітинний домен рецептора (ECD, р105) може потрапляти ("злущуватися") у кровотік і визначатися у зразках сироватки крові. Дослідження показують, що пацієнти з раком молочної залози, у яких відзначена ампліфікація або гіперекспресія HER2 у тканині пухлини, мають меншу виживання без ознак захворювання порівняно з пацієнтами без ампліфікації або гіперекспресії HER2 у тканині пухлини. Трастузумаб блокує проліферацію пухлинних клітин людини з гіперекспресією HER2 in vivo та in vitro. In vitro антитіло-залежна клітинна цитотоксичність трастузумабу переважно спрямована на пухлинні клітини з гіперекспресією HER2. Імуногенність У дослідженні неоад'ювантно-ад'юван гної терапії раннього раку молочної залози (медіана наступного спостереження >70 місяців) у 10.1% пацієнтів, які отримували препарат Герцептин® внутрішньовенно, з'явилися антитіла до трастузумабу. Нейтралізуючі антитіла до трастузумабу були виявлені в порівнянні з вихідним рівнем у 2 з 30 пацієнтів, які отримували препарат Герцептин для внутрішньовенного введення. Клінічна значимість цих антитіл невідома. Дані антитіла не впливали на фармакокінетику, ефективність (визначена за повною патологічною відповіддю та виживання без подій) та безпеку (визначена за частотою інфузійних реакцій) препарату Герцептинк при внутрішньовенному введенні. Дані щодо імуногенності при застосуванні препарату Герцептин для лікування раку шлунка відсутні.Показання до застосуванняРак молочної залози Метастатичний рак молочної залози з пухлинною гіперекспресією HER2: у вигляді монотерапії після однієї або більше схем хіміотерапії; у комбінації з паклітакселом або доцетакселом, у разі відсутності попередньої хіміотерапії (перша лінія терапії); у комбінації з інгібіторами ароматази при позитивних гормональних рецепторах (естрогенових та/або прогестеронових) у жінок у постменопаузі. Ранні стадії раку молочної залози з пухлинною гіперекспресією HER2: у вигляді ад'ювантної терапії після проведення хірургічного втручання, завершення хіміотерапії (неоад'ювантної або ад'ювантної) та променевої терапії; у комбінації з паклітакселом або доцетакселом після ад'ювантної хіміотерапії доксорубіцином та циклофосфамідом; у комбінації з ад'ювантною хіміотерапією, що складається з доцетакселу та карбоплатину; у комбінації з неоад'ювантною хіміотерапією та наступною ад'ювантною монотерапією препаратом Герцептин®, при місцево-поширеному (включаючи запальну форму) захворюванні або у випадках, коли розмір пухлини перевищує 2 см у діаметрі. Поширений рак шлунка Поширена аденокарцинома шлунка або стравохідно-шлункового переходу з гіперекспресією пухлинної HER2: у комбінації з капецитабіном або внутрішньовенним введенням фторурацилу та препаратом платини у разі відсутності попередньої протипухлинної терапії з приводу метастатичної хвороби.Протипоказання до застосуванняПідвищена чутливість до трастузумабу, будь-якого компонента препарату чи білка миші. Вагітність та період грудного вигодовування. Дитячий вік до 18 років (ефективність та безпека застосування у дітей не встановлені). Тяжка задишка у спокої, спричинена метастазами в легені, або потребує підтримуючої терапії киснем. Хворі на ранніх стадіях РМЗ з інфарктом міокарда в анамнезі, стенокардією, що потребує лікування, застійною серцевою недостатністю (II-IV функціональний клас за NYHA), ФВЛШ З обережністю: ішемічна хвороба серця, артеріальна гіпертензія, серцева недостатність, супутні захворювання легень або метастази у легені, попередня терапія кардіотоксичними лікарськими засобами, у т.ч. антрациклінами/циклофосфамідом, фракція викиду лівого шлуночка (ФВЛШ)Вагітність та лактаціяФертильність Невідомо, чи впливає Герцептин на репродуктивну здатність. Результати досліджень у тварин не виявили ознак порушення фертильності чи негативного впливу на плід. Контрацепція Жінкам дітородного потенціалу під час лікування препаратом Герцептин® та протягом 7 місяців після закінчення лікування необхідно використовувати надійні методи контрацепції. Вагітність У разі настання вагітності під час лікування або протягом 7 місяців після останньої дози препарату необхідно попередити жінку про можливість шкідливого впливу на плід. Якщо вагітна продовжить отримувати терапію препаратом Герцептин®, вона повинна перебувати під ретельним наглядом лікарів різних спеціальностей. Період грудного вигодовування Вигодовування грудним молоком не рекомендується під час лікування та протягом 7 місяців після закінчення терапії препаратом Герцептин®.Побічна діяВ даний час найбільш серйозними та/або частими небажаними реакціями, про які повідомлялося при використанні препарату Герцептин®, є дисфункція серця, інфузійні реакції, гематотоксичність (зокрема нейтропенія), інфекції та порушення з боку легень. Для опису частоти небажаних реакцій використовується така класифікація: дуже часто (≥1/10), часто (≥1/100, але Нижче представлені небажані реакції, про які повідомлялося при застосуванні препарату Герцептин як у монотерапії, так і в комбінації з хіміотерапією у базових клінічних дослідженнях та при постмаркетинговому використанні. Частота вказана відповідно до максимально зустрічається у базових клінічних дослідженнях. Інфекційні та паразитарні захворювання: дуже часто – інфекції, назофарингіт; часто - нейтропенічний сепсис, цистит, Herpes zoster, грип, синусит, інфекції шкіри, риніт, інфекції верхніх дихальних шляхів, інфекції сечовивідних шляхів, бешиха, флегмона, фарингіт; нечасто – сепсис. Доброякісні, злоякісні та неуточнені новоутворення (включаючи кісти та поліпи): невідомо – прогресування злоякісного новоутворення, прогресування новоутворення. Порушення з боку крові та лімфатичної системи: дуже часто – фебрильна нейтропенія, анемія, нейтропенія, лейкопенія, тромбоцитопенія; невідомо – гіпопротромбінемія, імунна тромбоцитопенія. Порушення з боку імунної системи: часто – реакції гіперчутливості; невідомо – анафілактичні реакції+, анафілактичний шок+. Порушення з боку обміну речовин: дуже часто – зниження маси тіла, анорексія; невідомо – синдром лізису пухлини, гіперкаліємія. Порушення психіки: дуже часто – безсоння; часто – тривога, депресія, порушення мислення. Порушення з боку нервової системи: дуже часто – тремор1, запаморочення, головний біль, парестезії, дисгевзія (спотворення смакових сприйняттів); часто – периферична нейропатія, м'язовий гіпертонус, сонливість, атаксія; рідко – парез; невідомо – набряк мозку. Порушення з боку органу зору: дуже часто – кон'юнктивіт, підвищене сльозовиділення; часто – сухість очей; невідомо - набряк диска зорового нерва, крововилив у сітківку. Порушення з боку органу слуху та лабіринтні порушення: нечасто – глухота. Порушення з боку серцево-судинної системи: дуже часто - зниження та підвищення артеріального тиску (АТ)1, порушення серцевого ритму1, серцебиття1, тріпотіння (передсердь або шлуночків)1, зниження фракції викиду лівого шлуночка*, "припливи"; часто – серцева недостатність (застійна)+, суправентрикулярна тахіаритмія+1, кардіоміопатія, артеріальна гіпотензія+1, вазодилатація; нечасто – перикардіальний випіт; невідомо – кардіогенний шок, перикардит, брадикардія, ритм “галопу”. Порушення з боку дихальної системи, органів грудної клітки та середостіння: дуже часто - хрипи в легенях+1, задишка+, кашель, носова кровотеча, ринорея; часто – пневмонія+, бронхіальна астма, порушення функції легень, плевральний випіт+; рідко – пневмоніт; невідомо - легеневий фіброз+, дихальна недостатність+, інфільтрація легень+, гострий набряк легень+, гострий респіраторний дистрес-синдром+, бронхоспазм+, гіпоксія+, зниження насичення гемоглобіну киснем+, набряк гортані, ортопное, легкий, Порушення з боку шлунково-кишкового тракту: дуже часто – діарея, блювання, нудота, набряк губи болю в животі, диспепсія, запор, стоматит; часто – геморой, сухість у роті. Порушення з боку печінки та жовчовивідних шляхів: часто – гепатоцелюлярне пошкодження, гепатит, болючість у ділянці печінки; рідко – жовтяниця; невідомо – печінкова недостатність. Порушення з боку шкіри та підшкірних тканин: дуже часто – еритема, висипання, набряк особи1 алопеція, порушення структури нігтів, долонно-підошовний синдром; часто - акне, сухість шкіри, екхімоз, гіпергідроз, макуло-папульозний висип, свербіж, оніхоклазія, дерматит; нечасто – кропив'янка; невідомо – ангіоневротичний набряк. Порушення з боку кістково-м'язової та сполучної тканини: дуже часто – артралгія, м'язова скутість/міалгія; часто - артрит, біль у спині, оссалгія, спазми м'язів, біль у ділянці шиї, біль у кінцівках. Порушення з боку нирок та сечовивідних шляхів: часто – захворювання нирок; невідомо – мембранозний гломерулонефрит, гломерулонефропатія, ниркова недостатність. Вагітність, післяпологові та перинатальні стани: невідомо олігогідрамніон, фатальна гіпоплазія легень та гіпоплазія та/або порушення функції нирок у плода. Порушення з боку статевих органів та молочної залози: часто – запалення молочної залози/мастит. Загальні розлади та порушення в місці введення: дуже часто – астенія, біль у грудях, озноб, стомлюваність, грипоподібний синдром, інфузійні реакції, біль, гарячка, мукозит, периферичні набряки; часто - нездужання, набряки. Травми, інтоксикації та ускладнення маніпуляцій: часто – забій. + - небажані реакції, які в повідомленнях асоціювалися з летальним кінцем. 1 - небажані реакції, які переважно повідомлялися в асоціації з інфузійними реакціями. Точна відсоткова кількість не встановлена. * - небажані реакції спостерігалися при комбінованій терапії після антрациклінів та у комбінації з таксанами. Нижче представлена інформація щодо окремих небажаних реакцій. Дисфункція серця Застійна серцева недостатність II-IV функціонального класу за NYHA (класифікація Нью-Йоркської Асоціації Кардіологів) є частою небажаною реакцією при застосуванні препарату Герцептин і асоціювалася з фатальним результатом. У пацієнтів, які отримували препарат Герцептин®, спостерігалися такі ознаки та симптоми порушення функції серця: задишка, ортопное, посилення кашлю, набряк легенів, ритм “галопу” або зниження фракції викиду лівого шлуночка. У 3 базових клінічних дослідженнях застосування препарату Герцептин® у комбінації з ад'ювантною хіміотерапією частота серцевої дисфункції 3/4 ступеня (а саме симптоматична застійна серцева недостатність) не відрізнялася від такої у пацієнтів, які отримували лише хіміотерапію (тобто без препарату Герцептин®) і отримували препарат Герцептин®, послідовно після терапії таксанами (0.3-0.4%). Частота була найбільшою у пацієнтів, які отримували Герцептин® спільно з таксанами (2.0%). Досвід використання препарату Герцептин у комбінації з низькодозовими режимами антрациклінів у неоад'ювантній терапії обмежений. При застосуванні препарату Герцептин протягом одного року після завершення ад'ювантної хіміотерапії серцева недостатність III-IV функціонального класу по NYHA спостерігалася у 0.6% пацієнтів при медіані спостереження 12 місяців і у 0.8% пацієнтів при медіані спостереження 8 років. Частота легкої симптоматичної та безсимптомної дисфункції лівого шлуночка склала 4.6%. Тяжка ЗСН була оборотна в 71.4% випадків (оборотність визначалася як мінімум двома послідовними підвищеннями показника ФВЛШ ≥50% після явища). Легка симптоматична та безсимптомна дисфункція лівого шлуночка була оборотна у 79.5% випадків. Приблизно 17% явищ, пов'язаних із дисфункцією серця, виникли після завершення терапії препаратом Герцептин. У базових клінічних дослідженнях при метастатичному РМЗ частота серцевої дисфункції при внутрішньовенному введенні препарату Герцептин у поєднанні з паклітакселом варіювала від 9% до 12% порівняно з 1%-4% для монотерапії паклітакселом. Для монотерапії препаратом Герцептин частота склала 6%-9%. Найбільша частота серцевої дисфункції спостерігалася у пацієнтів, які отримують Герцептин® одночасно з антрациклінами/циклофосфамідом (27%), що значно вище, ніж для терапії антрациклінами/циклофосфамідом (7%-10%). У дослідженні з проспективним моніторингом функції серця частота симптоматичної ЗСН склала 2.2% у пацієнтів, які отримували препарат Герцептин і доцетаксел, порівняно з 0% у пацієнтів, які отримували монотерапію доцетакселом.Більшість пацієнтів (79%) із серцевою дисфункцією спостерігалося поліпшення стану після отримання стандартної терапії ЗСН. Інфузійні реакції та реакції гіперчутливості Підраховано, що близько 40% пацієнтів, які отримують Герцептин, відчувають інфузійні реакції в тій чи іншій формі. Однак більшість інфузійних реакцій є легкими та помірними за ступенем тяжкості (згідно з NCI-CTC) і мають тенденцію виникати на початку лікування, тобто. під час 1,2 та 3-ї інфузії, при наступних введеннях виникають рідше. Реакції включають наступні симптоми: озноб, лихоманка, задишка, артеріальна гіпотензія, хрипи в легенях, бронхоспазм, тахікардія, зниження насичення гемоглобіну киснем, респіраторний дистрес-синдром, висип, нудота, блювання і головний біль. Частота інфузійних реакцій всіх ступенів тяжкості варіює і залежить від показання, методології збору інформації, а також від того, чи Герцептин® вводився спільно з хіміотерапією або застосовувався в монотерапії. Тяжкі анафілактичні реакції, що вимагають негайних додаткових медичних втручань, найчастіше можуть виникати під час першої або другої інфузій препарату Герцептин, такі реакції асоціювалися з летальним результатом. В окремих випадках спостерігалися анафілактоїдні реакції. Гематологічна токсичність Дуже часто виникали фебрильна нейтропенія, лейкопенія, анемія, тромбоцитопенія та нейтропенія. Частота виникнення гіпопротромбінемії невідома. Ризик нейтропенії може бути дещо вищим при застосуванні трастузумабу в комбінації з доцетакселом після терапії препаратами антрациклінового ряду. Порушення з боку легень Із застосуванням препарату Герцептин асоціюються важкі небажані явища з боку легень (у тому числі з фатальним результатом). Дані реакції включають (але не обмежуються): інфільтрати в легенях, гострий респіраторний дистрес-синдром, пневмонію, пневмоніт, плевральний випіт, гострий набряк легень та дихальну недостатність. Перехід з лікарської форми для внутрішньовенного введення препарату Герцептин на лікарську форму для підшкірного введення та навпаки Загалом перехід з лікарської форми для внутрішньовенного введення препарату Герцептин на лікарську форму для підшкірного введення і, навпаки, у пацієнтів з ранніми стадіями HER2-позитивного РМЗ переносився добре. Частота серйозних небажаних явищ, небажаних явищ 3 ступеня тяжкості та припинення терапії через розвиток небажаних явищ до переходу на іншу лікарську форму була низькою.Взаємодія з лікарськими засобамиСпеціальні дослідження лікарських взаємодій препарату Герцептин у людини не проводилися. У клінічних дослідженнях клінічно значимих взаємодій між препаратом Герцептин і одночасно застосовуваними препаратами не відзначалося. У випадках, коли препарат Герцептин застосовувався у комбінації з доцетакселом, карбоплатином або анастрозолом, фармакокінетика вищезгаданих препаратів не змінювалася. Концентрації паклітакселу та доксорубіцину та їх основних метаболітів (6-альфа-гідроксипаклітаксел та доксорубіцинол) не змінюються у присутності трастузумабу. Тим не менш, трастузумаб може підвищити загальну експозицію одного з метаболітів доксорубіцину (7-дезокси-13-дигідродоксорубіцинон). Біологічна активність цього метаболіту та клінічне значення підвищення його експозиції невідомі. У присутності паклітакселу та доксорубіцину змін у концентрації трастузумабу не спостерігалося. Результати вивчення фармакокінетики капецитабіну та цисплатину при використанні в комбінації з трастузумабом або без нього припускають, що експозиція біологічно активних метаболітів капецитабіну (наприклад, фторурацил) не змінювалася при одночасному застосуванні цисплатину або цисплатину та трастузумабу. Однак були зареєстровані більш високі концентрації капецитабіну та триваліший період його напіввиведення при комбінації з трастузумабом. Дані також вказують, що фармакокінетика цисплатину не змінювалася при одночасному застосуванні капецитабіну або капецитабіну у комбінації з трастузумабом. Герцептин® не сумісний із 5% розчином декстрози через можливість агрегації білка. Герцептин® не можна змішувати або розчиняти разом з іншими лікарськими засобами. Ознак несумісності між розчином препарату Герцептин і інфузійними пакетами, виготовленими з полівінілхлориду, поліетилену або поліпропілену, не спостерігалося.Спосіб застосування та дозиТестування на пухлинну експресію HER2 до початку лікування препаратом Герцептин® є обов'язковим. Препарат Герцептин повинен вводитися кваліфікованим медичним персоналом. Препарат призначений для введення як у амбулаторно-поліклінічних, так і в стаціонарних умовах. Перед застосуванням препарату Герцептин® необхідно перевірити етикетку на флаконі та переконатися, що лікарська форма препарату відповідає призначеній пацієнтові ("ліофілізат для приготування концентрату для приготування розчину для інфузій", а не "розчин для підшкірного введення"). Герцептин® у лікарській формі "ліофілізат для приготування концентрату для приготування розчину для інфузій" не призначений для підшкірного введення та повинен застосовуватись лише внутрішньовенно. Перехід із лікарської форми для внутрішньовенного введення на лікарську форму для підшкірного введення та, навпаки, при введенні один раз на 3 тижні вивчався у клінічному дослідженні. Щоб не допустити помилкового введення препарату Кадсила® (трастузумаб емтанзин) замість препарату Герцептин® (трастузумаб), перед приготуванням розчину для інфузії та його введенням пацієнту необхідно перевірити етикетку на флаконі. Герцептин® у лікарській формі "ліофілізат для приготування концентрату для приготування розчину для інфузій" вводять лише внутрішньовенно краплинно! Вводити препарат внутрішньовенно струминно чи болюсно не можна! Увага! Герцептин® не сумісний із 5% розчином декстрози через можливість агрегації білка. Герцептин® не можна змішувати або розводити разом з іншими лікарськими засобами. Розчин препарату Герцептин сумісний з інфузійними пакетами, виготовленими з полівінілхлориду, поліетилену та поліпропілену. Приготування розчину Підготовка препарату до введення має проводитись в асептичних умовах. Інструкція з приготування розчину Вміст флакону з 150 мг препарату Герцептин розчиняють у 7.2 мл стерильної води для ін'єкцій. Під час розчинення слід акуратно поводитися з препаратом. При розчиненні слід уникати надлишкового піноутворення, останнє може утруднити набір потрібної дози з флакона. Стерильним шприцом повільно ввести 7.2 мл стерильної води для ін'єкцій у флакон зі 150 мг препарату Герцептин®, спрямовуючи струмінь рідини прямо на паліофілізат. Для розчинення акуратно похитати флакон обертальними рухами. Не струшувати! При розчиненні препарату часто утворюється невелика кількість піни. Щоб уникнути цього, необхідно дати розчину постояти близько 5 хвилин. Відновлений розчин - прозора або злегка опалесцентна безбарвна або світло-жовтого кольору рідина. Умови зберігання приготовленого розчину Флакон із 150 мг препарату використовується лише одноразово. Розчин препарату Герцептин® фізично та хімічно стабільний протягом 24 годин при температурі 2-8°С після розчинення стерильною водою для ін'єкцій. Чи не заморожувати! Приготування розчину для інфузії слід здійснювати безпосередньо після розчинення ліофілізату. У виняткових випадках розчин після розчинення ліофілізату може зберігатися не більше 24 годин при температурі 2-8°С, якщо розчинення ліофілізату проходило в контрольованих та валідованих асептичних умовах. При цьому за умови зберігання (правила зберігання та тривалість) відповідає спеціаліст, який розчиняє ліофілізат. Інструкція з приготування розчину для інфузії Визначити об'єм розчину: Необхідний для введення навантажувальної дози трастузумабу, що дорівнює 4 мг/кг маси тіла, або підтримуючої дози, що дорівнює 2 мг/кг, визначається за такою формулою: Об'єм (мл) = маса тіла (кг) х доза (4 мг/кг навантажувальна або 2 мг/кг підтримуюча)/21 (мг/мл, концентрація приготовленого розчину) Необхідний для введення навантажувальної дози трастузумабу, що дорівнює 8 мг/кг маси тіла, або підтримуючої дози, що дорівнює 6 мг/кг кожні 3 тижні, визначається за такою формулою: Об'єм (мл) = маса тіла (кг) х доза (8 мг/кг навантажувальна або 6 мг/кг підтримуюча)/ 21 (мг/мл, концентрація приготовленого розчину) З флакона з ліофілізатом, що розчинився, слід набрати відповідний об'єм і ввести його в інфузійний пакет з 250 мл 0.9% розчину натрію хлориду. Потім інфузійний пакет слід обережно перевернути для перемішування розчину, уникаючи піноутворення. Перед введенням розчин слід перевірити (візуально) щодо відсутності механічних домішок і зміни забарвлення. Розчин для інфузій вводять відразу після приготування. У виняткових випадках приготований розчин для інфузії може зберігатися не більше 24 годин при температурі 2-8°С, якщо розчинення ліофілізату та приготування розчину для інфузії відбувалося в контрольованих та валідованих асептичних умовах. При цьому за умови зберігання (правила зберігання та тривалість) відповідає спеціаліст, який готував розчин. Інструкції з утилізації невикористаного препарату або з терміном придатності, що минув. Попадання лікарського засобу у довкілля має бути зведено до мінімуму. Не слід утилізувати препарат за допомогою стічних вод або разом із побутовими відходами. По можливості необхідно використовувати спеціальні системи для утилізації лікарських засобів. Необхідно суворо дотримуватися наступних рекомендацій щодо використання та утилізації шприців та витратних матеріалів: Голки та шприци не можна використовувати повторно. Використані голки та шприци поміщають у захищений від проколів контейнер (ємність). Утилізацію препарату Герцептин і витратних матеріалів слід проводити відповідно до місцевих вимог. Стандартний режим дозування Під час кожного введення трастузумабу необхідно ретельно спостерігати за пацієнтом на предмет появи ознобу, лихоманки та інших інфузійних реакцій (протягом 6 годин після початку першої інфузії та протягом 2 годин після початку подальших інфузій). Слід зменшити швидкість інфузії або на якийсь час припинити введення препарату при розвитку інфузійної реакції. Відновлення інфузії можливе після зникнення симптомів інфузійних реакцій легкого та помірного ступеня тяжкості згідно з NCI-CTC (загальні критерії токсичності Національного інституту раку в США). Слід розглянути питання про припинення подальшої терапії препаратом Герцептин у разі розвитку тяжких або життєзагрозних інфузійних реакцій. Метастатичний рак молочної залози Щотижневе запровадження Доза навантаження: 4 мг/кг маси тіла у вигляді 90-хвилинної внутрішньовенної краплинної інфузії. Підтримуюча доза: 2 мг/кг маси тіла раз на тиждень. Підтримуюча доза вводиться через 1 тиждень після навантаження. Якщо попередня доза навантаження переносилася добре, препарат можна вводити у вигляді 30-хвилинної краплинної інфузії. Альтернативне введення – через 3 тижні Доза навантаження: 8 мг/кг маси тіла у вигляді 90-хвилинної внутрішньовенної краплинної інфузії. Підтримуюча доза: 6 мг/кг маси тіла кожні 3 тижні. Підтримуюча доза вводиться через 3 тижні після навантаження. Якщо попередня доза навантаження переносилася добре, препарат можна вводити у вигляді 30-хвилинної краплинної інфузії. Застосування у комбінації з паклітакселом або доцетакселом Паклітаксел або доцетаксел вводилися наступного дня після введення препарату Герцептин® (рекомендації з дозування див. у відповідних інструкціях з медичного застосування) або відразу після наступного введення препарату Герцептин®, якщо при попередньому введенні Герцептин® переносився добре. Застосування у комбінації з інгібітором ароматази Герцептин® та анастрозол вводилися на день 1. Обмежень за часом введення препарату Герцептин® та анастрозолу не було (рекомендації щодо дозування див. в інструкції з медичного застосування анастрозолу або інших інгібіторів ароматази). Ранні стадії раку молочної залози Щотижневе запровадження При щотижневому введенні Герцептин® вводиться в дозі навантаження 4 мг/кг маси тіла, далі в підтримує 2 мг/кг маси тіла один раз на тиждень. Підтримуюча доза вводиться через 1 тиждень після навантаження. Навантажувальна доза вводиться у вигляді 90-хвилинної внутрішньовенної краплинної інфузії. Якщо попередня доза навантаження переносилася добре, препарат можна вводити у вигляді 30-хвилинної краплинної інфузії. Введення через 3 тижні При введенні через 3 тижні навантаження: 8 мг/кг маси тіла (у вигляді 90-хвилинної внутрішньовенної краплинної інфузії). Підтримуюча доза: 6 мг/кг маси тіла кожні 3 тижні. Підтримуюча доза вводиться через 3 тижні після навантаження. Якщо попередня доза навантаження переносилася добре, препарат можна вводити у вигляді 30-хвилинної краплинної інфузії. Застосування препарату Герцептин при ранніх стадіях раку молочної залози вивчено в комбінації з хіміотерапією згідно зі схемами, описаними нижче. Застосування у комбінації з паклітакселом або доцетакселом після хіміотерапії доксорубіцином та циклофосфамідом Паклітаксел: 80 мг/м2 у вигляді тривалої внутрішньовенної (в/в) інфузії, щотижня, протягом 12 тижнів або 175 мг/м2 у вигляді тривалої внутрішньовенної інфузії, кожні 3 тижні протягом 4 циклів (в день 1 кожного циклу) . Доцетаксел: 100 мг/м2 у вигляді внутрішньовенної інфузії протягом 1 години, кожні 3 тижні, протягом 4 циклів (починаючи на день 2 у циклі 1, далі на день 1 у кожний наступний цикл). Герцептин®: починаючи з першої дози паклітакселу або доцетакселу, Герцептин® вводився згідно з щотижневою схемою під час хіміотерапії (навантажувальна доза 4 мг/кг, далі підтримуючою дозою 2 мг/кг щотижня). Надалі монотерапія препаратом Герцептин® тривала згідно з щотижневою схемою після застосування у комбінації з паклітакселом або згідно з введенням через 3 тижні після застосування у комбінації з доцетакселом. Загальна тривалість терапії препаратом Герцептин від першого введення склала 1 рік, незалежно від кількості отриманих або пропущених доз. Якщо паклітаксел або доцетаксел і препарат Герцептин повинні були вводитися в один день, то паклітаксел або доцетаксел вводився першим. Застосування у комбінації з доцетакселом та карбоплатином Доцетаксел/Карбоплатин (кожні 3 тижні протягом 6 циклів, починаючи з дня 2 першого циклу, далі на день 1 у кожний наступний цикл): доцетаксел у дозі 75 мг/м2 у вигляді внутрішньовенної інфузії протягом 1 год, за яким слідував карбоплатин у дозі для досягнення цільової AUC - 6 мг/мл/хв у вигляді внутрішньовенної інфузії протягом 30-60 хв. Герцептін®: Герцептин® разом з хіміотерапією вводився згідно з щотижневою схемою (навантажувальна доза 4 мг/кг, далі підтримуючою дозою 2 мг/кг щотижня). Після хіміотерапії монотерапія препаратом Герцептин ® тривала згідно з введенням через 3 тижні. Загальна тривалість терапії препаратом Герцептин від першого введення склала 1 рік, незалежно від кількості отриманих або пропущених доз. Якщо доцетаксел, карбоплатин і препарат Герцептин повинні були вводитися в один день, то першим вводився доцетаксел, за яким слідував карбоплатин, далі Герцептин. Неоад'ювантна-ад'ювантна терапія Герцептин® вводився згідно з режимом кожні 3 тижні у комбінації з неоад'ювантною хіміотерапією (10 циклів): Доксорубіцин 60 мг/м2 та паклітаксел 150 мг/м2, кожні 3 тижні, протягом 3 циклів; далі паклітаксел 175 мг/м2, кожні 3 тижні протягом 4 циклів. Далі циклофосфамід, метотрексат та фторурацил у день 1 та 8. кожні 4 тижні, протягом 3 циклів. Після проведення оперативного втручання ад'ювантна монотерапія препаратом Герцептин ® тривала згідно з режимом кожні 3 тижні. Загальна тривалість терапії препаратом Герцептин склала 1 рік. Поширений рак шлунка Введення через 3 тижні Доза навантаження: 8 мг/кг маси тіла у вигляді 90-хвилинної внутрішньовенної краплинної інфузії. Підтримуюча доза: 6 мг/кг маси тіла кожні 3 тижні. Підтримуюча доза вводиться через 3 тижні після навантаження. Якщо попередня доза навантаження переносилася добре, препарат можна вводити у вигляді 30-хвилинної краплинної інфузії. Метастатичний та ранні стадії РМЗ та поширений рак шлунка Тривалість терапії Лікування препаратом Герцептин у пацієнтів з метастатичним РМЗ або поширеним раком шлунка проводиться до прогресування захворювання або розвитку неприйнятної токсичності. Пацієнти з ранніми стадіями РМЗ повинні отримувати терапію препаратом Герцептин протягом 1 року або до рецидиву захворювання або розвитку неприйнятної токсичності (залежно від того, що відбудеться швидше). Лікування препаратом Герцептин® пацієнтів із ранніми стадіями РМЗ понад один рік не рекомендується. Пропуск у плановому введенні Якщо пропуск у плановому введенні трастузумабу становив 7 днів або менше, слід якнайшвидше ввести препарат у звичайній підтримуючій дозі (тижневий режим: 2 мг/кг маси тіла; режим кожні 3 тижні: 6 мг/кг маси тіла), не чекаючи наступного планового введення. Далі вводити препарат у підтримуючій дозі через 7 днів або 21 день відповідно до щотижневого режиму або режиму кожні 3 тижні відповідно. Якщо перерва у введенні препарату склала більше 7 днів, необхідно якнайшвидше знову ввести навантажувальну дозу трастузумабу (щотижневий режим: 4 мг/кг маси тіла; режим кожні 3 тижні: 8 мг/кг маси тіла), у вигляді 90-хвилинної внутрішньовенної краплинної інфузії. Потім продовжити введення препарату у підтримуючій дозі через 7 днів або 21 день відповідно до щотижневого режиму або режиму кожні 3 тижні відповідно. Корекція дози У період виникнення оборотної мієлосупресії, спричиненої хіміотерапією, курс терапії препаратом Герцептин® може бути продовжений після зниження дози хіміотерапії або тимчасової її відміни (згідно з відповідними рекомендаціями в інструкціях з застосування паклітакселу, доцетакселу або інгібіторного аромату). При зниженні фракції викиду лівого шлуночка (ФВЛШ. %) на ≥10 одиниць від вихідної І нижче значення 50% лікування має бути припинено. Повторна оцінка ФВЛШ має бути проведена приблизно через 3 тижні. За відсутності поліпшення показника ФВЛШ або його подальшого зниження або при появі симптомів застійної серцевої недостатності (ЗСН) необхідно розглянути питання про припинення лікування препаратом Герцептин®, якщо тільки користь для конкретного пацієнта не перевищує ризику. Усі ці пацієнти повинні бути направлені до кардіолога для проведення обстеження та перебувати під наглядом. Особливі вказівки з дозування Пацієнти похилого віку Зниження дози препарату Герцептин у пацієнтів ≥65 років не потрібне. Пацієнти з нирковою недостатністю Зміна дози препарату Герцептин у пацієнтів з легким та середнім ступенем порушення функції нирок не потрібна. У зв'язку з обмеженими даними дати рекомендації з дозування препарату у пацієнтів з тяжким ступенем порушення функції нирок неможливо. Пацієнти з печінковою недостатністю У зв'язку з відсутністю даних дати рекомендації з дозування препарату у пацієнтів з порушенням функції печінки неможливо.ПередозуванняУ клінічних дослідженнях випадків передозування не спостерігалося. Введення препарату Герцептин у разових дозах більше 10 мг/кг не вивчалося. Препарат Герцептин у дозах ≤10 мг/кг переносився добре.Запобіжні заходи та особливі вказівкиУ медичній документації хворого слід зазначати торгове найменування та номер серії препарату. Інформація, представлена в даній інструкції, стосується виключно препарату Герцептин®. Терапія препаратом Герцептин повинна призначатися тільки лікарем, який має досвід лікування онкологічних захворювань. Введення препарату проводиться за наявності доступу до набору для екстреної допомоги. Лікар, який має досвід застосування хіміотерапевтичних препаратів, повинен бути доступний у процесі терапії. HER2 тестування має бути проведено у спеціалізованій лабораторії, яка може забезпечити контроль якості процедури тестування. Герцептин® повинен використовуватися у пацієнтів з метастатичним РМЗ або ранніми стадіями РМЗ тільки за наявності пухлинної гіперекспресії HER2, визначеної методом імуно-гістохімічної реакції (ІГХ), або ампліфікації гена HER2, визначеної методом гібридизації in situ (FISH або CISH). Слід використовувати точні та валідовані методи визначення. Герцептин® повинен використовуватися у пацієнтів з метастатичним раком шлунка лише за наявності пухлинної гіперекспресії HER2, визначеної методом ІГХ як ІГХ2+ та підтвердженої результатами S1SH або FISH, або ІГХЗ+. Слід використовувати точні та валідовані методи визначення. В даний час відсутні дані з клінічних досліджень про пацієнтів, які отримували Герцептин повторно після застосування в ад'ювантній терапії. Дисфункція серця загальні вказівки Пацієнти, які отримують Герцептин як монотерапію або в комбінації з паклітакселом або доцетакселом, особливо після хіміотерапії, що включає антрацикліни (доксорубіцин або епірубіцин), мають підвищений ризик розвитку застійної серцевої недостатності (ЗСН) (II-IV функціональний клас по NYHA) або безсимптомних порушень. функції серця. Тяжкість цих явищ може варіювати від середнього до тяжкого ступеня. Ці явища можуть призвести до смерті. Крім цього, необхідно бути обережними при лікуванні пацієнтів з високим серцево-судинним ризиком, наприклад, у пацієнтів похилого віку, з артеріальною гіпертензією, документально підтвердженою ішемічною хворобою серця, застійною серцевою недостатністю, фракцією викиду лівого шлуночка (ФВЛШ) Моніторування може дозволити виявити пацієнтів з порушеннями функції серця. Вихідне кардіологічне обстеження має повторюватися кожні 3 місяці під час терапії та кожні 6 місяців після її закінчення протягом 24 місяців з моменту введення останньої дози препарату. До початку лікування препаратом Герцептин® необхідно ретельно зіставити можливу користь та ризик його застосування. За даними, отриманими в результаті популяційного фармакокінетичного моделювання, препарат Герцептин може перебувати в крові до 7 місяців після завершення терапії. У пацієнтів, які отримують антрацикліни після завершення лікування препаратом Герцептин®, можливе підвищення ризику дисфункції серця. По можливості, лікарі повинні уникати призначення хіміотерапії на основі антрациклінів протягом 7 місяців після завершення терапії препаратом Герцептин®. При застосуванні препаратів антрациклінового ряду слід проводити ретельний моніторинг функції серця. Слід оцінити необхідність проведення стандартного кардіологічного обстеження у пацієнтів із підозрою на серцево-судинні захворювання. У всіх пацієнтів слід моніторувати функцію серця під час лікування (наприклад, кожні 12 тижнів). Внаслідок моніторингу можна виявити пацієнтів, у яких розвинулися порушення функції серця. У пацієнтів з безсимптомним порушенням функції серця може бути корисним часте проведення моніторингу (наприклад, кожні 6-8 тижнів). При тривалому погіршенні функції лівого шлуночка, що не виявляється симптоматично, доцільно розглянути питання про відміну препарату, за винятком випадків, коли лікар вважає, що користь для конкретного пацієнта перевершує ризик. Безпечність продовження або відновлення терапії препаратом Герцептин у пацієнтів, у яких розвинулося порушення функції серця, не вивчалася. При зниженні фракції викиду лівого шлуночка (ФВЛШ, %) на >10 одиниць від вихідної І нижче значення 50% лікування має бути припинено. Повторна оцінка ФВЛШ має бути проведена приблизно через 3 тижні. За відсутності поліпшення показника ФВЛШ або його подальшого зниження або при появі симптомів застійної серцевої недостатності (ЗСН) необхідно розглянути питання про припинення лікування препаратом Герцептин®, якщо тільки користь для конкретного пацієнта не перевищує ризику. Усі ці пацієнти повинні бути направлені до кардіолога для проведення обстеження та перебувати під наглядом. Якщо на фоні терапії препаратом Герцептин розвивається симптоматична серцева недостатність, необхідно провести відповідну стандартну медикаментозну терапію ЗСН. У більшості пацієнтів з ЗСН або безсимптомною дисфункцією серця в базових дослідженнях спостерігалося поліпшення стану на тлі стандартної медикаментозної терапії ЗСН: інгібітори ангіотензинперетворюючого ферменту або блокатори рецепторів ангіотензину та бета-адреноблокатори. За наявності клінічної користі від застосування препарату Герцептин більшість пацієнтів з побічними реакціями з боку серця продовжили терапію без прояву додаткових клінічно значущих реакцій з боку серця. Метастатичний рак молочної залози Не рекомендується застосовувати препарат Герцептин разом у комбінації з антрациклінами для лікування метастатичного раку молочної залози. Ризик розвитку дисфункції серця у пацієнтів з метастатичним раком молочної залози підвищений при попередній терапії антрациклінами, проте він нижчий порівняно з таким при одночасному застосуванні антрациклінів та препарату Герцептин. Ранні стадії раку молочної залози Пацієнтам з ранніми стадіями раку молочної залози слід проводити кардіологічне обстеження перед початком лікування кожні 3 місяці під час терапії та кожні 6 місяців після її закінчення протягом 24 місяців з моменту введення останньої дози препарату. Рекомендується більш тривалий моніторинг після лікування препаратом Герцептин у комбінації з антрациклінами з частотою обстежень 1 раз на рік протягом 5 років з моменту введення останньої дози Герцептин або далі, якщо спостерігається постійне зниження ФВЛШ. Лікування препаратом Герцептин1* не рекомендується пацієнтам на ранніх стадіях РМЗ (ад'ювантна та неоад'ювантна терапія) з: інфарктом міокарда в анамнезі; стенокардією, яка потребує лікування: ЗСН (II-IV функціональний клас за NYHA) в анамнезі або в даний час; ФВЛШ нижче за 55%; іншими кардіоміопатіями; аритміями, що вимагають лікування: клінічно значущими вадами серця; погано контрольована артеріальна гіпертензія, за винятком артеріальної гіпертензії, що піддається стандартній медикаментозній терапії; гемодинамічно значущим перикардіальним випотом, оскільки ефективність та безпека застосування препарату у таких пацієнтів не вивчені. Ад'ювантна терапія Не рекомендується застосовувати препарат Герцептин разом у комбінації з антрациклінами у складі ад'ювантної терапії. У пацієнтів із ранніми стадіями РМЗ. отримували Герцептин після хіміотерапії на основі антрациклінів, спостерігалося підвищення частоти симптоматичних і безсимптомних небажаних явищ з боку серця в порівнянні з такими, що отримували хіміотерапію доцетакселом і карбоплатином (режими, що не містять препарати антрациклінового ряду). При цьому різниця була більша у випадках спільного застосування препарату Герцептин і таксанів. ніж за послідовного використання. Незалежно від режиму, що використовувався, більшість симптоматичних кардіальних явищ виникало в перші 18 місяців лікування. В одному з 3 проведених базових досліджень (з медіаною періоду наступного спостереження 5.5 років) спостерігалося тривале збільшення кумулятивної частоти симптоматичних кардіальних явищ або явищ, пов'язаних зі зниженням ФВЛШ: у 2.37% пацієнтів,отримували Герцептин® спільно з таксанами після терапії антрациклінами, порівняно з 1% пацієнтів у групах порівняння (у групі терапії антрациклінами та циклофосфамідом, далі таксанами, та у групі терапії таксанами, карбоплатином та препаратом Герцептин®). Ідентифікованими факторами ризику розвитку небажаних явищ з боку серця при ад'ювантній терапії препаратом Герцептин® є вік >50 років, низька вихідна ФВЛШ (25 кг/м2). Неоад'ювантна-ад'ювантна терапія Для пацієнтів із ранніми стадіями РМЗ. яким може бути призначена неоад'ювантна-ад'ювантна терапія, застосування препарату Герцептин® спільно з антрациклінами рекомендовано тільки у випадку, якщо вони раніше не отримували хіміотерапію і тільки при використанні низькодозових режимів терапії антрациклінами (максимальна сумарна доза доксорубіцину 180 мг/2 ). У пацієнтів, які отримали повний курс низькодозових антрациклінів та Герцептин у складі неоад'ювантної терапії, не рекомендується проведення додаткової цитотоксичної хіміотерапії після проведення хірургічного втручання. У всіх інших випадках рішення щодо необхідності додаткової цитотоксичної хіміотерапії приймається на підставі індивідуальних факторів. Досвід застосування трастузумабу разом із низькодозовими режимами терапії антрациклінами обмежений двома дослідженнями. При застосуванні препарату Герцептин у лікарській формі для внутрішньовенного введення спільно з неоад'ювантною хіміотерапією, що включала три цикли доксорубіцину (сумарна доза 180 мг/м2), у клінічному дослідженні частота симптоматичного порушення функції серця склала 1.7%. При застосуванні препарату Герцептин у лікарській формі для внутрішньовенного введення спільно з неоад'ювантною хіміотерапією, що включала 4 цикли епірубіцину (сумарна доза 300 мг/м2), у клінічному дослідженні частота розвитку серцевої недостатності/застійної серцевої недостатності склала 0.3% при медіані спостереження. Клінічний досвід застосування у пацієнтів віком від 65 років обмежений. Інфузійні реакції та реакції гіперчутливості При введенні препарату Герцептин виникали серйозні інфузійні реакції: задишка, артеріальна гіпотензія, хрипи в легенях, артеріальна гіпертензія, бронхоспазм, суправентрикулярна тахіаритмія, зниження насичення гемоглобіну киснем, анафілаксія, респіраторний дистрес Для зниження ризику виникнення цих явищ можна використовувати премедикація. Більшість цих реакцій виникала під час інфузії або протягом 2,5 годин від початку першого введення. При виникненні інфузійної реакції слід зменшити швидкість інфузії або на якийсь час припинити введення препарату і ретельно спостерігати за пацієнтом до усунення всіх симптомів. Для усунення цих симптомів можливе застосування анальгетиків/антипіретиків. таких як парацетамол, або антигістамінних препаратів, таких як дифенгідрамін.Більшість пацієнтів після розв'язання симптомів інфузійних реакцій змогли продовжити терапію препаратом Герцептин. Ефективна терапія серйозних реакцій полягає у застосуванні бета-адреностимуляторів, глюкокортикостероїдів, інгаляції кисню. У разі розвитку тяжких або життєзагрозних інфузійних реакцій слід розглянути питання щодо припинення подальшої терапії препаратом Герцептин. У поодиноких випадках дані реакції асоціювалися з фатальним результатом. Ризик розвитку летальних інфузійних реакцій вищий у пацієнтів із задишкою у спокої, спричиненою метастазами у легені або супутніми захворюваннями, тому таким пацієнтам не слід проводити терапію препаратом Герцептин®. Повідомлялися випадки, у яких після початкового поліпшення спостерігалося погіршення стану, і навіть випадки з відстроченим стрімким погіршенням стану. Летальний результат виникав протягом години або одного тижня після інфузії. У окремих випадках у пацієнтів з'являлися симптоми інфузійних реакцій або легеневі симптоми (через більш ніж 6 годин після початку введення препарату Герцептин®). Слід попередити пацієнтів про можливий відстрочений розвиток цих симптомів і про необхідність негайного контакту з лікарем у разі їх виникнення. Порушення з боку легень При застосуванні препарату Герцептин у реєстраційному періоді реєструвалися важкі явища з боку легень, які іноді супроводжувалися летальним результатом. Крім того, спостерігалися випадки інтерстиціальної хвороби легень (ІБЛ), включаючи легеневі інфільтрати, гострий респіраторний дистрес-синдром, пневмонію, пневмоніт, плевральний випіт, гострий набряк легень та дихальну недостатність. Фактори ризику, асоційовані з ІХЛ, включають: раніше проведену або супутню терапію іншими протипухлинними препаратами, які, як відомо, пов'язані з ІХЛ (таксани, гемцитабін, винорельбін та променева терапія). Дані явища можуть бути як прояви інфузійних реакцій, і відстрочено. Ризик тяжких реакцій з боку легень вищий у пацієнтів із метастатичним ураженням легень, супутніми захворюваннями, що супроводжуються задишкою у спокої.Тому такі пацієнти не повинні отримувати препарат Герцептін. Слід бути обережними, особливо у пацієнтів, які отримують супутню терапію таксанами, через розвиток пневмоніту. Стерильна вода для ін'єкцій, що використовується для розчинення вмісту флакону з 150 мг препарату Герцептин, не містить бензилового спирту. Вплив на здатність до керування автотранспортом та управління механізмами Дослідження щодо вивчення впливу препарату на здатність керувати автомобілем та працювати з механізмами не проводилися. У разі виникнення симптомів інфузійних реакцій пацієнтам не слід керувати автомобілем або працювати з механізмами до вирішення симптомів.Умови відпустки з аптекЗа рецептомВідео на цю тему
25 088,00 грн
150,00 грн
Склад, форма випуску та упаковкаРозчин для підшкірного введення - 1 фл.: Активні речовини: трастузумаб – 600 мг; Допоміжні речовини: рекомбінантна людська гіалуронідаза (rHuPH20) – 10 000 ОД, L-гістидин – 1.95 мг, L-гістидину гідрохлориду моногідрат – 18.35 мг, α,α-трегалози – дигідрат – 397.2 мг, 0,7 мг 2 мг, вода д/і – до 5 мл. 5 мл – флакони безбарвного скла (1) – пачки картонні.Опис лікарської формиРозчин для підшкірного введення прозорий або опалесцентний, безбарвний або жовтуватого кольору.Фармакотерапевтична групаПротипухлинний препарат. Трастузумаб є рекомбінантними ДНК-похідними гуманізованими моноклональними антитілами, які вибірково взаємодіють з позаклітинним доменом рецепторів епідермального фактора росту людини 2 типу (HER2). Ці антитіла є IgG1, що складаються з людських регіонів (константні ділянки важких ланцюгів) і визначають комплементарність мишачих ділянок антитіла p185 HER2 до HER2. Прото-онкоген HER2 або с-еrВ2 кодує трансмембранний рецептороподібний білок з молекулярною масою 185 кДа, який структурно подібний до інших членів сімейства рецепторів епідермального фактора росту. Гіперекспресія HER2 виявляється у тканині первинного раку молочної залози (РМЗ) у 15-20% хворих. Ампліфікація гена HER2 призводить до гіперекспресії білка HER2 на мембрані клітин пухлини, що, у свою чергу, викликає постійну активацію рецептора HER2. Позаклітинний домен рецептора (ECD, p105) може потрапляти ("злущуватися") у кровотік і визначатися у зразках сироватки крові. Дослідження показують, що хворі на рак молочної залози, у яких відзначена ампліфікація або гіперекспресія HER2 у тканині пухлини, мають меншу виживання без ознак захворювання порівняно з хворими без ампліфікації або гіперекспресії HER2 у тканині пухлини. Трастузумаб блокує проліферацію пухлинних клітин людини з гіперекспресією HER2 in vivo та in vitro. In vitro антитіло-залежна клітинна цитотоксичність трастузумабу переважно спрямована на пухлинні клітини з гіперекспресією HER2. Імуногенність При неоад'ювантній та ад'ювантній терапії препаратом Герцептин® у 14.9% пацієнтів, які отримували препарат у лікарській формі для підшкірного введення, утворювалися антитіла до трастузумабу (включаючи пацієнтів, у яких антитіла до трастузумабу виявлялися до лікування). Нейтралізуючі антитіла до трастузумабу виявлялися у 4 з 44 пацієнтів, які отримували препарати у лікарській формі для підшкірного введення, після початкового забору проб. Клінічна значимість наявності антитіл до трастузумабу невідома. Не відмічено небажаного впливу даних антитіл на фармакокінетику, ефективність (визначається за повною патологічною відповіддю) або безпеку (що визначається за частотою реакцій, пов'язаних із введенням) препарату Герцептин®.ФармакокінетикаФармакокінетика трастузумабу, що вводиться підшкірно в дозі 600 мг кожні 3 тижні, порівнювалася з такою при внутрішньовенному введенні (8 мг/кг - навантажувальна доза, потім - підтримуюча доза 6 мг/кг кожні 3 тижні). Показники мінімальної концентрації трастузумабу (Ctrough, спільна перівкова фармакокінетична кінцева точка) перед введенням наступної дози 8 циклу свідчить про досягнення не меншої експозиції трастузумабу при п/к введенні фіксованої дози препарату Герцептин® 600 мг кожен препарату Герцептин у дозі, скоригованій за масою тіла, кожні 3 тижні.Аналіз значень Ctrough трастузумабу у сироватці крові в циклі 1 підтвердив відсутність необхідності використання навантажувальної дози при підшкірному введенні фіксованої дози препарату Герцептин® 600 мг на відміну від застосування препарату Герцептин® внутрішньовенно у дозі, скоригованій за масою тіла. Протягом періоду неоад'ювантної терапії середнє значення Ctrough перед введенням наступної дози 8 циклу було вище при підшкірному введенні трастузумабу (78.7 мкг/мл) порівняно з такою при внутрішньовенному введенні (57.8 мкг/мл). Під час ад'ювантної терапії середні значення Ctrough перед введенням наступної дози 13 циклу склали 90.4 мкг/мл при підшкірному введенні та 62.1 мкг/мл при внутрішньовенному введенні трастузумабу. У той час як Css при внутрішньовенному введенні досягається після 8 циклу, при підшкірному введенні Ctrough мають тенденцію до наростання аж до 13 циклу. Середнє значення Ctrough перед підшкірним введенням наступної дози в циклі 18 склало 90.7 мкг/мл, що відповідало такому показнику в циклі 13, що свідчить про відсутність наростання концентрації після циклу 13. Медіана Тmах після підшкірного введення препарату Герцептин склала приблизно 3 дні з високою індивідуальною варіабельністю (в діапазоні 1-14 днів). Середнє значення Cmax було, як і очікувалося, нижчим при підшкірному введенні препарату Герцептин® (149 мкг/мл), ніж при внутрішньовенному введенні препарату Герцептин® (значення на момент закінчення інфузії 221 мкг/мл). Середнє значення AUC0-21сут після 7 циклу було приблизно на 10% вище при підшкірному введенні препарату Герцептин® порівняно з внутрішньовенним введенням препарату (AUC 2268 мкг×добу/мл і 2056 мкг×добу/мл відповідно). У зв'язку з вираженим впливом маси тіла на кліренс трастузумабу та використанням фіксованої дози для підшкірного введення, різниця в експозиціях між підшкірною та внутрішньовенною лікарською формою залежить від маси тіла: у пацієнтів з масою тіла У підгрупах пацієнтів з різною масою тіла, які отримували препарат Герцептин® у лікарській формі для підшкірного введення, спостерігалися порівняні або підвищені показники концентрації трастузумабу перед наступним введенням та AUC0-21 діб порівняно з пацієнтами, які отримували препарат Герцептин® у лікарській формі /Введення. Аналіз множинної логістичної регресії показав відсутність кореляції між фармакокінетичними показниками трастузумабу та показниками ефективності (повна патологічна відповідь) або безпеки (небажані явища); корекція дози в залежності від маси тіла не потрібна. За даними популяційного фармакокінетичного аналізу (модель з паралельним лінійним та нелінійним виведенням з центральної камери) розрахункова біодоступність при підшкірному введенні склала 77.1%, константа швидкості всмоктування першого порядку - 0.4 діб-1, лінійний кліренс. Vd у центральній камері (Vc) – 2.91 л. Значення нелінійних параметрів виведення за моделлю Міхаеліса-Ментена склали 11.9 мг/сут для максимальної швидкості (Vmax) і 33.9 мг/л для константи (Km). Розраховані за допомогою популяційного аналізу значення експозиції (5-95й перцентілі) для препарату Герцептин® у лікарській формі для підшкірного введення в дозі 600 мг кожні 3 тижні у пацієнтів з ранніми стадіями РМЗ представлені в таблиці 1. Таблиця 1. Розраховані значення популяційних фармакокінетичних показників експозиції (5 й-95й перцентілі) для препарату Герцептин® у лікарській формі для введення дози 600 мг кожні 3 тижні у пацієнтів з ранніми стадіями РМЗ. Тип первинної пухлини та режим введення Цикл N З min (мкг/мл) З max (мкг/мл ) AUC (мкг×добу/мл ) Рання стадія РМЗ Герцептин ® п/к у дозі 600 мг кожні 3 тижні Цикл 1 297 28.2 (14.8-40.9) 79.3 (56.1-109) 1065 (718-1504) Цикл 7 (рівноважний стан) 297 75.0 (35.1-123) 149 (86.1-214) 2337 (1258-3478) Відмивальний період (washout time period) трастузумабу після введення препарату Герцептин п/к оцінювали за допомогою популяційного фармакокінетичного моделювання. Принаймні у 95% пацієнтів концентрація трастузумабу в крові досягає значення. Фармакокінетика у спеціальних груп пацієнтів Окремі фармакокінетичні дослідження у пацієнтів похилого віку та пацієнтів з нирковою або печінковою недостатністю не проводились. Вік не впливає на розподіл трастузумабу. За даними популяційного фармакокінетичного аналізу, ниркова недостатність не впливає на фармакокінетичні параметри (кліренс) трастузумабу.Клінічна фармакологіяПротипухлинний препарат. Моноклональні антитіла.Показання до застосуванняМетастатичний рак молочної залози з пухлинною гіперекспресією HER2: як монотерапія, після однієї або більше схем хіміотерапії; у комбінації з паклітакселом або доцетакселом, у разі відсутності попередньої хіміотерапії (перша лінія терапії); у комбінації з інгібіторами ароматази при позитивних гормональних рецепторах (естрогенових та/або прогестеронових) у жінок у постменопаузі. Ранні стадії раку молочної залози з пухлинною гіперекспресією HER2: у вигляді ад'ювантної терапії після проведення хірургічного втручання, завершення хіміотерапії (неоад'ювантної або ад'ювантної) та променевої терапії; у комбінації з паклітакселом або доцетакселом після ад'ювантної хіміотерапії доксорубіцином та циклофосфамідом; у комбінації з ад'ювантною хіміотерапією, що складається з доцетакселу та карбоплатину; у комбінації з неоад'ювантною хіміотерапією та наступною ад'ювантною монотерапією препаратом Герцептин® при місцево-поширеному (включаючи запальну форму) захворюванні або у випадках, коли розмір пухлини перевищує 2 см у діаметрі.Протипоказання до застосуванняпідвищена чутливість до трастузумабу, білка миші або до будь-якого компонента препарату; важка задишка у спокої, викликана метастазами в легені або потребує підтримуючої терапії киснем; хворі на ранніх стадіях РМЗ з інфарктом міокарда в анамнезі, стенокардією, що потребує лікування, хронічною серцевою недостатністю (II-IV функціональний клас за NYHA), ФВЛШ одночасне застосування препарату з антрациклінами у складі ад'ювантної терапії у пацієнтів із ранніми стадіями РМЗ; вагітність; період лактації (грудного вигодовування); дитячий та підлітковий вік до 18 років (ефективність та безпека застосування у дітей не встановлені). З обережністю слід призначати препарат при ІХС; артеріальної гіпертензії; серцевої недостатності; супутніх захворюваннях легень або метастазів у легені; попередньої терапії кардіотоксичними лікарськими засобами, у т.ч. антрациклінами/циклофосфамідом; фракції викиду лівого шлуночка (ФВЛШ) не більше 50%; пацієнтам похилого віку.Вагітність та лактаціяЗастосування препарату при вагітності та в період грудного вигодовування протипоказане. Жінкам дітородного віку під час лікування препаратом Герцептин і, як мінімум, протягом 7 місяців після закінчення лікування необхідно використовувати надійні методи контрацепції. У разі настання вагітності необхідно попередити жінку про можливість шкідливого на плід. Якщо вагітна отримує терапію препаратом Герцептин або вагітність настає під час лікування, або протягом 7 місяців після останньої дози препарату, то вона повинна знаходитися під ретельним наглядом лікарів різних спеціальностей. Невідомо, чи Герцептин® впливає на репродуктивну здатність у жінок. Результати експериментальних досліджень на тваринах при внутрішньовенному застосуванні препарату Герцептин не виявили ознак порушення фертильності або негативного впливу на плід. Вигодовування грудним молоком не рекомендується під час лікування та протягом 7 місяців після закінчення терапії препаратом Герцептин®. Протипоказано застосування препарату у дітей та підлітків віком до 18 років.Побічна діяВ даний час найбільш серйозними та/або частими небажаними реакціями, про які повідомлялося при застосуванні препарату Герцептин, є: порушення серця; реакції, пов'язані із запровадженням; гематотоксичність (зокрема, нейтропенія); інфекції та порушення з боку легень. Профіль безпеки препарату Герцептин у лікарській формі для підшкірного введення при ранніх стадіях РМЗ можна порівняти з відомим профілем безпеки для внутрішньовенної лікарської форми. Деякі небажані явища/реакції частіше розвивалися при застосуванні лікарської форми для підшкірного введення:серйозні небажані явища (більшість з яких були пов'язані з госпіталізацією або продовженням госпіталізації): 14.1% при застосуванні лікарської форми для внутрішньовенного введення порівняно з 21.5% при застосуванні лікарської форми для підшкірного введення. Відмінності по частоті серйозних небажаних явищ між лікарськими формами спостерігалися переважно за рахунок інфекцій з/без нейтропенії (4.4% проти 8.1%) та кардіологічних порушень (0.7% проти 1.7%); інфекції післяопераційної рани (важкі та/або серйозні): 1.7% при застосуванні лікарської форми для внутрішньовенного введення порівняно з 3% при застосуванні лікарської форми для підшкірного введення; реакції, пов'язані з введенням: 37.2% при застосуванні лікарської форми для внутрішньовенного введення порівняно з 47.8% при застосуванні лікарської форми для підшкірного введення; артеріальна гіпертензія: 4.7% при застосуванні лікарської форми для внутрішньовенного введення порівняно з 9.8% при застосуванні лікарської форми для підшкірного введення. Для опису частоти небажаних реакцій у цьому розділі використовується така класифікація: дуже часто (≥1/10), часто (≥1/100, але менше 1/10), нечасто (≥1/1000, але менше 1/100), рідко (≥1/10 000, але менше 1/1000), дуже рідко (менше 1/10 000), невідомо (частота не може бути обчислена на основі наявних даних). У межах кожної групи небажані реакції представлені відповідно до зниження серйозності. Частота вказана відповідно до максимально зустрічається у базових клінічних дослідженнях. Інфекційні та паразитарні захворювання: дуже часто – назофарингіт, інфекції; часто - нейтропенічний сепсис, цистит, Herpes zoster, грип, синусит, інфекції шкіри, риніт, інфекції верхніх дихальних шляхів, інфекції сечовивідних шляхів, бешиха, запалення підшкірно-жирової клітковини, фарингіт; нечасто – сепсис. Доброякісні, злоякісні та неуточнені новоутворення (включаючи кісти та поліпи): невідомо – прогресування злоякісного новоутворення, прогресування новоутворення. З боку системи кровотворення: дуже часто – фебрильна нейтропенія, анемія, нейтропенія, лейкопенія, тромбоцитопенія; невідомо – гіпопротромбінемія, імунна тромбоцитопенія. З боку імунної системи: часто – реакції гіперчутливості; невідомо – анафілактичні реакції1, анафілактичний шок1. З боку обміну речовин: дуже часто – зниження маси тіла, анорексія; невідомо – гіперкаліємія. Психічні порушення: дуже часто – безсоння; часто – тривога, депресія, порушення мислення. З боку нервової системи: дуже часто – тремор2, запаморочення, головний біль, парестезії, дисгевзія (спотворення смакових сприйняттів); часто – периферична невропатія, м'язовий гіпертонус, сонливість, атаксія; рідко – парез; невідомо – набряк мозку. З боку органу зору: дуже часто – кон'юнктивіт, підвищене сльозовиділення; часто – сухість очей; невідомо - набряк диска зорового нерва, крововилив у сітківку. З боку органу слуху: нечасто – глухота. З боку серцево-судинної системи: дуже часто – зниження та підвищення АД2, порушення серцевого ритму2, відчуття серцебиття1, тріпотіння (передсердь або шлуночків)2, зниження фракції викиду лівого шлуночка3, “припливи”; часто – серцева недостатність (хронічна)1, суправентрикулярна тахіаритмія1,2, кардіоміопатія, артеріальна гіпотензія1,2, вазодилатація; нечасто – перикардіальний випіт; невідомо – кардіогенний шок, перикардит, брадикардія, ритм “галопу”. З боку дихальної системи: дуже часто – хрипи1, 2, задишка1, кашель, пневмонія, носова кровотеча, ринорея; часто – бронхіальна астма, порушення функції легень, плевральний випот1; рідко – пневмоніт; невідомо - легеневий фіброз1, дихальна недостатність1, інфільтрація легень1, гострий набряк легень1, гострий респіраторний дистрес-синдром1, бронхоспазм1, гіпоксія1, зниження насичення гемоглобіну киснем1, набряк гортані, ортопное, легкий, З боку травної системи: дуже часто – діарея, блювання, нудота, набряк губ2, біль у животі, диспепсія, запор, стоматит; часто – панкреатит, геморой, сухість у роті. З боку печінки та жовчовивідних шляхів: часто – гепатит, болючість у печінці, гепатоцелюлярне пошкодження; рідко – жовтяниця; невідомо – печінкова недостатність. З боку шкіри та підшкірних тканин: дуже часто – еритема, висипання, набряк особи2, алопеція, порушення структури нігтів, долонно-підошовний синдром; часто - акне, сухість шкіри, екхімоз, гіпергідроз, макуло-папульозний висип, свербіж, оніхоклазія, дерматит; нечасто – кропив'янка; невідомо – ангіоневротичний набряк. З боку кістково-м'язової системи: дуже часто – артралгія, м'язова скутість2, міалгія; часто - артрит, біль у спині, оссалгія, спазми м'язів, біль у ділянці шиї, біль у кінцівках. З боку сечовидільної системи: часто – захворювання нирок; невідомо – мембранозний гломерулонефрит, гломерулонефропатія, ниркова недостатність. З боку статевих органів та молочної залози: часто – запалення молочної залози/мастит. Вплив протягом вагітності, післяпологові та перинатальні стани: невідомо – олігогідрамніон, фатальна гіпоплазія легень та гіпоплазія та/або порушення функції нирок у плода. Загальні реакції та порушення в місці введення: дуже часто – астенія, біль у грудях, озноб, слабкість, грипоподібний синдром, реакції, пов'язані з введенням препарату, біль, гарячка, мукозит, периферичні набряки; часто - нездужання, набряки. Травми, інтоксикації та ускладнення маніпуляцій: часто – забій. 1 - небажані реакції, які в повідомленнях асоціювалися з летальним кінцем. 2 - небажані реакції, які переважно повідомлялися в асоціації з реакціями на введення. Точна відсоткова кількість не встановлена. 3 - небажані реакції спостерігалися при комбінованій терапії після антрациклінів та у комбінації з таксанами. Нижче представлена інформація щодо окремих небажаних реакцій. Порушення з боку серця Хронічна серцева недостатність (ХСН) II-IV функціонального класу за NYHA є частою небажаною реакцією при застосуванні препарату Герцептин і асоціювалася з фатальним результатом. У пацієнтів, які отримували препарат Герцептин®, спостерігалися такі ознаки та симптоми порушення функції серця: задишка, ортопное, посилення кашлю, набряк легенів, ритм “галопу” або зниження фракції викиду лівого шлуночка. У 3 базових клінічних дослідженнях застосування препарату Герцептин в/в у комбінації з ад'ювантною хіміотерапією частота порушень з боку серця 3/4 ступеня (а саме симптоматична хронічна серцева недостатність) не відрізнялася від такої у пацієнтів, які отримували тільки хіміотерапію (тобто без препарату Герцептин®), та у пацієнтів, які отримували Герцептин® після таксанів (0.3-0.4%). Частота була найбільшою у пацієнтів, які отримували Герцептин разом з таксанами (2%). Досвід застосування препарату Герцептин у комбінації з низькодозовими режимами антрациклінів у неоад'ювантній терапії обмежений. При застосуванні препарату Герцептин протягом одного року після завершення ад'ювантної хіміотерапії серцева недостатність III-IV функціонального класу по NYHA спостерігалася у 0.6% пацієнтів при медіані спостереження 12 міс та у 0.8% пацієнтів при медіані спостереження 8 років. Частота легкої симптоматичної та безсимптомної дисфункції лівого шлуночка склала 4.6%. Тяжка ХСН була оборотна в 71.4% випадків (оборотність визначалася як мінімум два послідовні підвищення показника ФВЛШ ≥50% після явища). Легка симптоматична та безсимптомна дисфункція лівого шлуночка була оборотна у 79.5% випадків. Приблизно 17% явищ, пов'язаних з порушеннями серця, виникли після завершення терапії препаратом Герцептин®. У базових клінічних дослідженнях при метастатичному РМЗ частота порушень з боку серця при внутрішньовенному введенні препарату Герцептин у поєднанні з паклітакселом варіювала від 9% до 12% порівняно з 1%-4% для монотерпії паклітакселом. Для монотерапії препаратом Герцептин частота склала 6%-9%. Найбільша частота порушень з боку серця спостерігалася у пацієнтів, які отримують Герцептин® одночасно з антрациклінами/циклофосфамідом (27%), що значно вище, ніж для терапії антрациклінами/циклофосфамідом (7%-10%). У дослідженні з проспективним моніторингом функції серця частота симптоматичної ХСН склала 2.2% у пацієнтів, які отримували препарати Герцептин і доцетаксел, порівняно з 0% у пацієнтів, які отримували монотерапію доцетакселом. У більшості пацієнтів (79%) з порушеннями серця спостерігалося поліпшення стану після отримання стандартної терапії ХСН. Реакції, пов'язані з введенням, та реакції гіперчутливості Реакції, пов'язані з введенням/реакції гіперчутливості, такі як озноб та/або лихоманка, задишка, артеріальна гіпотензія, хрипи в легенях, бронхоспазм, тахікардія, зниження насичення гемоглобіну киснем, респіраторний дистрес-синдром, висипання, тош застосування препарату Герцептин®. Частота реакцій на введення всіх ступенів тяжкості варіює і залежить від показання, методології збору інформації, а також від того, чи Герцептин® вводився спільно з хіміотерапією або застосовувався як монотерапія. При порівнянні препарату Герцептин у лікарській формі для внутрішньовенного введення з лікарською формою для підшкірного введення частота реакцій, пов'язаних із введенням, усіх ступенів тяжкості склала 37.2% і 47.8%, відповідно. Серед тяжких реакцій спостерігалися лише явища 3 ступеня тяжкості у 2% та 1.7% пацієнтів відповідно. Реакції 4 та 5 ступеня тяжкості не зареєстровані. Всі тяжкі реакції при застосуванні препарату Герцептин® розвивалися на тлі спільного застосування хіміотерапії. Найчастішою тяжкою реакцією була лікарська гіперчутливість. Системні реакції включали гіперчутливість, артеріальну гіпотензію, тахікардію, кашель та задишку. Місцеві реакції включали почервоніння, свербіж, набряк та висип у місці введення. Гематологічна токсичність Дуже часто виникала фебрильна нейтропенія. Небажані реакції, що виникають часто, включають анемію, лейкопенію, тромбоцитопенію і нейтропенію. Частота виникнення гіпопротромбінемії невідома. Ризик нейтропенії може бути дещо вищим при застосуванні трастузумабу в комбінації з доцетакселом після терапії препаратами антрациклінового ряду. Порушення з боку легень Із застосуванням препарату Герцептин асоціюються важкі небажані явища з боку легень (в т.ч. з фатальним результатом). Дані реакції включають (але не обмежуються): інфільтрати в легенях, гострий респіраторний дистрес-синдром, пневмонію, пневмоніт, плевральний випіт, гострий набряк легень та дихальну недостатність. Інфекції Частота важких інфекцій (≥3 ступеня тяжкості відповідно до загальних критеріїв токсичності Національного інституту раку в США (NCI СТСАЕ) версія 3.0) становить 5% для препарату Герцептин® у лікарській формі для внутрішньовенного введення порівняно з 7.1% для препарату Герцептин® у лікарській формі для підшкірного введення. Частота серйозних інфекцій (більшість з яких була пов'язана із госпіталізацією або продовженням госпіталізації) становить 4.4% при внутрішньовенному застосуванні препарату Герцептин® та 8.1% – при підшкірному введенні. Різниця між лікарськими формами спостерігалася в основному в рамках фази ад'ювантної терапії (монотерапії) і переважно за рахунок інфекцій післяопераційних ран, хоча були відмінності і за частотою інших інфекцій, таких як інфекції дихальних шляхів, гострий пієлонефрит і сепсис. Всі явища дозволилися в середньому протягом 13 днів при застосуванні препарату Герцептин у лікарській формі для внутрішньовенного введення та протягом 17 днів при застосуванні препарату Герцептин у лікарській формі для внутрішньовенного введення. Підвищення АТ Частота підвищення артеріального тиску на фоні застосування препарату Герцептин у лікарській формі для підшкірного введення в 2 рази вище порівняно із застосуванням у лікарській формі для внутрішньовенного введення (9.8% порівняно з 4.7% відповідно). При цьому частка пацієнтів з тяжкими явищами (NCI СТСАЕ ≥3 ступеня) більша серед пацієнтів, які отримували препарат Герцептин у лікарській формі для підшкірного введення (2%), порівняно з Перехід з лікарської форми для внутрішньовенного введення препарату Герцептин® на лікарську форму для підшкірного введення та навпаки Загалом перехід з лікарської форми для внутрішньовенного введення препарату Герцептин® на лікарську форму для підшкірного введення у пацієнтів з ранніми стадіями HER2-позитивного РМЗ переносився добре. Частота серйозних небажаних явищ, небажаних явищ 3 ступеня тяжкості та припинення терапії через розвиток небажаних явищ до переходу на іншу лікарську форму була низькою. Безпека та переносимість препарату Герцептин у лікарській формі для підшкірного введення у пацієнтів з ранніми стадіями РМЗ При вивченні безпеки та переносимості препарату Герцептин у лікарській формі для підшкірного введення при ад'ювантній терапії ранніх стадій HER2-позитивного РМЗ нових сигналів безпеки не отримано. Результати відповідали вже відомому профілю безпеки для препарату Герцептин у лікарській формі для внутрішньовенного та підшкірного введення. Крім того, ад'ювантна терапія препаратом Герцептин у лікарській формі для підшкірного введення (фіксована доза) у пацієнтів з нижчою масою тіла не асоціювалася з підвищеним ризиком безпеки, небажаних явищ та серйозних небажаних явищ, порівняно з пацієнтами, які мають більш високу масу. тіла.Взаємодія з лікарськими засобамиСпеціальних досліджень лікарської взаємодії препарату Герцептин® не проводилося. У клінічних дослідженнях клінічно значущої взаємодії між препаратом Герцептин і одночасно застосовуваними препаратами не відзначалося. При застосуванні трастузумабу в комбінації з доцетакселом, карбоплатином або анастрозолом фармакокінетичні параметри цих препаратів, включаючи трастузумаб, не змінювалися. Концентрації паклітакселу та доксорубіцину та їх основних метаболітів (6-α-гідроксипаклітаксел та доксорубіцинол) у присутності трастузумабу не змінювалися. Тим не менш, трастузумаб може підвищити загальну експозицію одного з метаболітів доксорубіцину (7-дезокси-13-дигідродоксорубіцинон). Біологічна активність цього метаболіту та клінічне значення підвищення його експозиції невідомі. У присутності паклітакселу та доксорубіцину змін у концентрації трастузумабу не спостерігалося. Результати вивчення фармакокінетики капецитабіну та цисплатину при застосуванні в комбінації з трастузумабом або без нього припускають, що експозиція біологічно активних метаболітів капецитабіну (наприклад, фторурацил) не змінювалася при одночасному застосуванні цисплатину або цисплатину та трастузумабу. Однак були зареєстровані більш високі концентрації капецитабіну і триваліший його Т1/2 при комбінації з трастузумабом. Дані також вказують, що фармакокінетика цисплатину не змінювалася при одночасному застосуванні капецитабіну або капецитабіну у комбінації з трастузумабом. Препарат Герцептин у лікарській формі для підшкірного введення є готовим до використання розчином, який не можна розчиняти в інших лікарських препаратах або змішувати. Ознак несумісності між розчином препарату Герцептин для підшкірного введення та шприцами з поліпропілену не спостерігалося.Спосіб застосування та дозиТестування на пухлинну експресію HER2 до початку лікування препаратом Герцептин® є обов'язковим. Лікування препаратом Герцептин повинно проводитися тільки під наглядом лікаря, який має досвід застосування цитотоксичної хіміотерапії. Препарат повинен вводити медичний персонал за дотримання асептичних умов. Перед введенням препарату важливо перевірити його маркування та переконатися, що лікарська форма препарату відповідає призначенню для підшкірного введення. Герцептин® у формі розчину для підшкірного введення не призначений для внутрішньовенного введення і повинен застосовуватися тільки підшкірно у вигляді ін'єкції. Перехід з лікарської форми для внутрішньовенного введення на лікарську форму для підшкірного введення і навпаки при режимі введення 1 раз на 3 тижні вивчався в клінічному дослідженні. Щоб уникнути помилкового введення препарату Кадсила® (трастузумаб емтанзин) замість препарату Герцептин® (трастузумаб), перед введенням препарату пацієнту необхідно перевірити етикетку на флаконі. Препарат Герцептин у лікарській формі для підшкірного введення є готовим до використання розчином, який не можна розчиняти в інших лікарських препаратах або змішувати. Перед введенням розчин слід перевірити (візуально) щодо відсутності механічних домішок і зміни забарвлення. Правила зберігання розчину для підшкірного введення після забору в шприц Т.к. розчин препарату Герцептин для п/к введення не містить антимікробного консерванта, з мікробіологічної точки зору препарат повинен бути використаний відразу після розкриття флакона і набору в шприц. Після набору в шприц лікарський препарат зберігає фізичну та хімічну стабільність протягом 48 годин при температурі 2-8°С та протягом 6 годин при кімнатній температурі (максимально 30°С) за розсіяного денного освітлення, за умови, що набір препарату у шприц проводиться у контрольованих, валідованих асептичних умовах. Якщо препарат у флаконі вже зберігався якийсь час при кімнатній температурі, зберігати препарат, набраний у шприц, при кімнатній температурі не можна. Після набору розчину в шприц рекомендується замінити голку-перехідник на шприц, що закриває ковпачок, щоб уникнути висихання розчину в голці і зниження якості лікарського препарату. Голку для підшкірного введення слід приєднувати до шприца безпосередньо перед введенням з корекцією об'єму розчину до 5 мл. Флакон із препаратом використовується лише одноразово. Стандартний режим дозування Препарат призначають підшкірно у фіксованій дозі 600 мг (незалежно від маси тіла пацієнта), протягом 2-5 хв, кожні 3 тижні. Доза навантаження не потрібна. Ін'єкції слід проводити поперемінно в ліве та праве стегно. Місце нової ін'єкції має відстояти від попереднього мінімум на 2.5 см, розташовуватися на здоровій ділянці шкіри та не торкатися ділянок почервоніння, синців, хворобливості та ущільнень. Для підшкірного введення інших препаратів слід використовувати інші місця введення. Тривалість терапії Лікування препаратом Герцептин у пацієнтів з метастатичним РМЗ проводиться до прогресування захворювання. Пацієнти з ранніми стадіями РМЗ повинні отримувати терапію препаратом Герцептин протягом 1 року або до рецидиву захворювання (залежно від того, що відбудеться швидше). Лікування препаратом Герцептин® пацієнтів із ранніми стадіями РМЗ понад 1 рік не рекомендується. Корекція дози У період виникнення оборотної мієлосупресії, спричиненої хіміотерапією, курс терапії препаратом Герцептин® може бути продовжений після зниження дози хіміотерапії або тимчасової її відміни (згідно з відповідними рекомендаціями в інструкціях з застосування паклітакселу, доцетакселу або інгібіторного аромату). При зниженні ФВЛШ (в%) на ≥10 одиниць від вихідної та нижче значення 50% лікування має бути припинено. Повторну оцінку ФВЛШ слід проводити приблизно через 3 тижні. За відсутності поліпшення показника ФВЛШ або його подальшого зниження або появи симптомів хронічної серцевої недостатності (ХСН) необхідно розглянути питання про припинення лікування препаратом Герцептин®, якщо тільки користь для конкретного пацієнта не перевищує ризик. Таких пацієнтів слід направити до кардіолога для проведення обстеження та спостерігати. Пропуск у плановому введенні При пропусканні фіксованої дози препарату Герцептин для п/к введення слід якнайшвидше ввести наступну (тобто пропущену) дозу 600 мг. Інтервал між наступними ін'єкціями препарату Герцептин® для підшкірного введення не повинен бути менше 3 тижнів. Особливі вказівки з дозування Зниження дози препарату Герцептин у пацієнтів похилого віку не потрібне. Зміна дози препарату Герцептин у пацієнтів з легким та середнім ступенем порушення функції нирок не потрібна. У зв'язку з обмеженими даними дати рекомендації з дозування препарату у пацієнтів з тяжким ступенем порушення функції нирок неможливо. У зв'язку з відсутністю даних дати рекомендації з дозування препарату у пацієнтів з порушенням функції печінки неможливо.ПередозуванняВведення препарату Герцептин у лікарській формі для підшкірного введення в разових дозах до 960 мг не супроводжувалося небажаними явищами.Запобіжні заходи та особливі вказівкиУ медичній документації хворого слід зазначати торгове найменування препарату та номер серії. Заміна препарату на будь-який інший біологічний лікарський препарат вимагає узгодження з лікарем. За відсутності даних про результати переведення пацієнтів з препарату Герцептин® на подібний біологічний препарат, що підтверджують взаємозамінність, слід бути обережним при заміні препарату Герцептин® на подібний біологічний препарат. Подана інформація стосується виключно препарату Герцептин®. HER2 тестування має бути проведено у спеціалізованій лабораторії, яка може забезпечити контроль якості процедури тестування. Герцептин® слід застосовувати у пацієнтів з метастатичним РМЗ або ранніми стадіями РМЗ тільки за наявності пухлинної гіперекспресії HER2, визначеної методом імуно-гістохімічної реакції (ІГХ), або ампліфікації гена HER2, визначеної методом гібридизації in situ (FISH або CISH). Слід використовувати точні та валідовані методи визначення. В даний час відсутні дані з клінічних досліджень про пацієнтів, які отримували Герцептин повторно після застосування в ад'ювантній терапії. Порушення з боку серця Пацієнти, які отримують Герцептин як монотерапію або в комбінації з паклітакселом або доцетакселом, особливо після хіміотерапії, що включає антрацикліни (доксорубіцин або епірубіцин), мають підвищений ризик розвитку ХСН (II-IV функціональний клас за NYHA) або безсимптомних порушень функції серця. Тяжкість цих явищ може варіювати від середнього до тяжкого ступеня. Ці явища можуть призвести до смерті. Крім цього, необхідно бути обережними при лікуванні пацієнтів з високим серцево-судинним ризиком, наприклад, у пацієнтів похилого віку, з артеріальною гіпертензією, документально підтвердженою ІХС, хронічною серцевою недостатністю, ФВЛШ Хворі, яким планується призначення препарату Герцептин®, особливо ті з них, які раніше отримували препарати антрациклінового ряду та циклофосфамід, повинні спочатку пройти ретельне кардіологічне обстеження, що включає збір анамнезу, фізикальний огляд, ЕКГ, ехокардіографію (ЕхоКГ) та/або радіоізо. ) або магнітно-резонансну томографію (МРТ). Моніторування може дозволити виявити пацієнтів з порушеннями функції серця. Вихідно проведене кардіологічне обстеження слід повторювати кожні 3 місяці під час терапії та кожні 6 місяців після її закінчення протягом 24 місяців з моменту введення останньої дози препарату. До початку лікування препаратом Герцептин® необхідно ретельно зіставити можливу користь та ризик його застосування. За даними, отриманими в результаті популяційного фармакокінетичного моделювання, Герцептин може перебувати в крові до 7 місяців після завершення терапії. У пацієнтів, які отримують антрацикліни після завершення лікування препаратом Герцептин, можливе підвищення ризику порушень функції серця. По можливості слід уникати призначення хіміотерапії на основі антрациклінів протягом 7 місяців після завершення терапії препаратом Герцептин. При застосуванні препаратів антрациклінового ряду слід проводити ретельний моніторинг функції серця. Слід оцінити необхідність проведення стандартного кардіологічного обстеження у пацієнтів із підозрою на серцево-судинні захворювання. У всіх пацієнтів слід проводити моніторинг функції серця під час лікування (наприклад, кожні 12 тижнів). Внаслідок моніторингу можна виявити пацієнтів, у яких розвинулися порушення функції серця. У пацієнтів з безсимптомним порушенням функції серця може бути корисним часте проведення моніторингу (наприклад, кожні 6-8 тижнів). При тривалому погіршенні функції лівого шлуночка, що не проявляється симптоматично, доцільно розглянути питання про відміну препарату, якщо клінічна користь від його застосування відсутня. Безпечність продовження або відновлення терапії препаратом Герцептин у пацієнтів, у яких розвинулися порушення з боку серця, не вивчалась. При зниженні ФВЛШ (в%) на ≥10 одиниць від вихідної та нижче значення 50% лікування слід призупинити. Повторну оцінку ФВЛШ слід проводити приблизно через 3 тижні. За відсутності покращення показника ФВЛШ, або його подальшого зниження, або при появі симптомів ХСН необхідно розглянути питання про припинення лікування препаратом Герцептин, якщо тільки користь для конкретного пацієнта не перевищує ризик. Таких пацієнтів слід направляти до кардіолога для проведення обстеження та спостерігати. Якщо на фоні терапії препаратом Герцептин розвивається симптоматична серцева недостатність, необхідно провести відповідну стандартну медикаментозну терапію ХСН. У більшості пацієнтів з ХСН або безсимптомним порушенням функції серця в базових дослідженнях спостерігалося покращення стану на тлі стандартної медикаментозної терапії ХСН: інгібітори АПФ або блокатори рецепторів ангіотензину та бета-адреноблокатори. За наявності клінічної користі від застосування препарату Герцептин більшість пацієнтів з побічними реакціями з боку серця продовжили терапію без прояву додаткових клінічно значущих реакцій з боку серця. Метастатичний рак молочної залози Не рекомендується застосовувати препарат Герцептин у комбінації з антрациклінами для лікування метастатичного раку молочної залози. Ризик розвитку порушень з боку серця у пацієнтів з метастатичним раком молочної залози підвищений при попередній терапії антрациклінами, проте він нижчий порівняно з таким при одночасному застосуванні антрациклінів та препарату Герцептин. Ранні стадії раку молочної залози Пацієнтам з ранніми стадіями раку молочної залози слід проводити кардіологічне обстеження перед початком лікування, кожні 3 місяці під час терапії та кожні 6 місяців після її закінчення протягом 24 місяців з моменту введення останньої дози препарату. Рекомендується більш тривалий моніторинг після лікування препаратом Герцептин у комбінації з антрациклінами з частотою обстежень 1 раз на рік протягом 5 років з моменту введення останньої дози Герцептин або далі, якщо спостерігається постійне зниження ФВЛШ. Лікування препаратом Герцептин не рекомендується хворим на ранніх стадіях РМЗ (ад'ювантна та неоад'ювантна терапія) з: інфарктом міокарда в анамнезі; стенокардією, яка потребує лікування; ХСН (II-IV функціональний клас з NYHA) в анамнезі або в даний час; ФВЛШ нижче за 55%; іншими кардіоміопатіями; аритміями, що потребують лікування; клінічно значущими вадами серця; погано контрольована артеріальна гіпертензія, за винятком артеріальної гіпертензії, що піддається стандартній медикаментозній терапії; та гемодинамічно значущим перикардіальним випотом, оскільки ефективність та безпека застосування препарату у таких пацієнтів не вивчені. Ад'ювантна терапія Не рекомендується застосовувати препарат Герцептин у комбінації з антрациклінами у складі ад'ювантної терапії. У пацієнтів з ранніми стадіями РМЗ, які отримували Герцептин® (в/в) після хіміотерапії на основі антрациклінів, спостерігалося підвищення частоти симптоматичних та безсимптомних небажаних явищ з боку серця в порівнянні з такими, що отримували хіміотерапію доцетакселом та карбоплатином (режими, що не містять ). При цьому різниця була більша у випадках одночасного застосування препарату Герцептин і таксанів, ніж при послідовному застосуванні. Незалежно від режиму, що використовувався, більшість симптоматичних кардіальних явищ виникало в перші 18 міс лікування. Тривале збільшення кумулятивної частоти симптоматичних кардіальних явищ або явищ, пов'язаних зі зниженням ФВЛШ, спостерігається у 2.37% пацієнтів, які отримували Герцептин® у комбінації з таксанами після терапії антрациклінами, порівняно з 1% пацієнтів у групах порівняння (у групі терапії антрацикл таксанами, та у групі терапії таксанами, карбоплатином та препаратом Герцептин®). Ідентифікованими факторами ризику розвитку небажаних явищ з боку серця при ад'ювантній терапії препаратом Герцептин® є: вік понад 50 років, низька вихідна ФВЛШ (менше 55%) перед та після початку лікування паклітакселом, зниження ФВЛШ на 10-15 одиниць, попередній або супутній прийом препаратів. Ризик порушень з боку серця у пацієнтів, які отримували Герцептин після закінчення ад'ювантної хіміотерапії, асоціювався з вищою сумарною дозою антрациклінів перед початком лікування препаратом Герцептин і з ІМТ понад 25 кг/м2. Неоад'ювантна-ад'ювантна терапія Для пацієнтів з ранніми стадіями РМЗ, яким може бути призначена неоад'ювантно-ад'ювантна терапія, застосування препарату Герцептин® разом з антрациклінами рекомендовано лише у випадку, якщо вони раніше не отримували хіміотерапію і тільки при використанні низькодозових режимів терапії антрациклінами (максимальна сумарна м2 або епірубіцину 360 мг/м2). У пацієнтів, які отримали повний курс низькодозових антрациклінів та Герцептин у складі неоад'ювантної терапії, не рекомендується проведення додаткової цитотоксичної хіміотерапії після проведення хірургічного втручання. У всіх інших випадках рішення щодо необхідності додаткової цитотоксичної хіміотерапії приймається на підставі індивідуальних факторів. Досвід застосування трастузумабу разом із низькодозовими режимами терапії антрациклінами обмежений двома дослідженнями. При застосуванні препарату Герцептин у лікарській формі для внутрішньовенного введення разом з неоад'ювантною хіміотерапією, що включала 3 цикли доксорубіцину (сумарна доза 180 мг/м2), частота симптоматичного порушення функції серця склала 1.7%. У базовому дослідженні при застосуванні препарату Герцептин у лікарській формі для підшкірного введення спільно з неоад'ювантною терапією, що включала 4 цикли епірубіцину (сумарна доза 300 мг/м2), частота хронічної серцевої недостатності склала 0.7% при медіані спостереження в 40 місяців. У пацієнтів з нижчою масою тіла (менше 59 кг, найменший квартиль маси тіла) використання фіксованої дози препарату Герцептин у лікарській формі для підшкірного введення не асоціювалося з підвищеним ризиком кардіальних явищ або значного зниження показника фракції викиду лівого шлуночка. Клінічний досвід застосування у пацієнтів віком від 65 років обмежений. Реакції, пов'язані із запровадженням Для зниження ризику виникнення реакцій на вступ може використовуватися премедикація. Незважаючи на те, що серйозних реакцій (що включають задишку, артеріальну гіпотензію, хрипи в легенях, бронхоспазм, тахікардію, зниження насичення гемоглобіну киснем та респіраторний дистрес-синдром), пов'язаних із введенням, для препарату Герцептин® у лікарській формі зареєстровано, необхідно бути обережними, оскільки дані явища спостерігалися при введенні внутрішньовенної лікарської форми препарату Герцептин®. Рекомендується нагляд за пацієнтами з метою своєчасного виявлення реакцій, пов'язаних із запровадженням препарату. Можливий прийом анальгетиків/антипіретиків, таких як парацетамол, або антигістамінних препаратів, таких як дифенгідрамін. Серйозні реакції, пов'язані з внутрішньовенним введенням препарату Герцептин®, успішно піддавалися лікуванню, що полягало у застосуванні бета-адреностимуляторів, кортикостероїдів, інгаляції кисню. У поодиноких випадках дані реакції асоціювалися з фатальним результатом. Ризик розвитку летальних реакцій, пов'язаних із введенням, вищий у пацієнтів із задишкою у спокої, спричиненою метастазами у легені або супутніми захворюваннями, тому таким хворим не слід проводити терапію препаратом Герцептин®. Порушення з боку легень Слід бути обережним при застосуванні препарату Герцептин у лікарській формі для підшкірного введення, т.к. при використанні препарату Герцептин у лікарській формі для внутрішньовенного введення в післяреєстраційному періоді реєструвалися важкі явища з боку легень, які іноді супроводжувалися летальним результатом. Ці явища можуть виникнути як при введенні препарату, так і відстрочено. Крім того, спостерігалися випадки інтерстиціальної хвороби легень (ІБЛ), включаючи легеневі інфільтрати, гострий респіраторний дистрес-синдром, пневмонію, пневмоніт, плевральний випіт, гострий набряк легень та дихальну недостатність. Фактори ризику, асоційовані з ІХЛ, включають раніше проведену або супутню терапію іншими протипухлинними препаратами, які, як відомо, пов'язані з ІХЛ (таксани, гемцитабін, винорелбін та променева терапія).Ризик тяжких реакцій з боку легень вищий у пацієнтів із метастатичним ураженням легень, супутніми захворюваннями, що супроводжуються задишкою у спокої, тому такі пацієнти не повинні отримувати препарат Герцептин. Слід бути обережними, особливо у пацієнтів, які отримують супутню терапію таксанами, через можливість розвитку пневмоніту. Утилізація препарату та витратних матеріалів Голки та шприци не можна використовувати повторно. Використані голки та шприци поміщають у захищений від проколів контейнер (ємність). Утилізацію препарату Герцептин і витратних матеріалів слід проводити відповідно до місцевих вимог. Вплив на здатність до керування автотранспортом та управління механізмами Дослідження щодо вивчення впливу препарату на здатність керувати автомобілем та працювати з механізмами не проводилися. У разі виникнення реакцій, пов'язаних із введенням препарату, пацієнтам не слід керувати автомобілем або працювати з механізмами до вирішення симптомів.Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаКапсули - 1 капс. активна речовина: гідроксикарбамід 500 мг; допоміжні речовини: лимонна кислота 12,8 мг, лактози моногідрат 42,2 мг, гідрофосфат натрію 36,0 мг, магнію стеарат 9,0 мг; склад оболонки капсули: желатин 93,743 мг, титану діоксид 2,016 мг, барвник заліза оксид червоний 0,115 мг, барвник заліза оксид жовтий 0,110 мг, барвник індигокармін FD&C синій 2 0,017 мг; склад чорнила для напису: шеллак, заліза оксид чорний, N-бутиловий спирт, вода очищена, пропіленгліколь, промисловий метильований спирт, ізопропіловий спирт. По 10 капсул у блістер з алюмінієвої фольги/ПВХ/ПВДХ. По 2 блістери разом із інструкцією із застосування в картонну пачку.Опис лікарської формиКапсули – тверді желатинові, непрозорі, розміром №0. Кришечка: зелена матова. Корпус: блідо-рожевий матовий. На капсулі є напис чорного кольору "BMS 303". капсули: порошок або ущільнена маса білого кольору.Фармакотерапевтична групаПротипухлинний засіб - антиметаболіт.ФармакокінетикаПісля прийому внутрішньо швидко всмоктується із шлунково-кишкового тракту. Максимальні концентрації препарату в плазмі досягаються протягом 2 годин після прийому. Даних щодо впливу їжі на всмоктування препарату немає. Швидко розподіляється по тканинах організму, проникає через гематоенцефалічний бар'єр. У спинномозковій рідині визначається 10-20%, в асцитичній рідині – 15-50% від концентрації у плазмі крові. Гідроксикарбамід накопичується в лейкоцитах та еритроцитах. Період напіввиведення – 3-4 години. Частково метаболізується у печінці. 80% гідроксимочевини протягом 12 годин виводиться із сечею, при цьому 50% у незміненому вигляді та у невеликих кількостях у вигляді сечовини. Препарат також виводиться через дихальні шляхи у вигляді вуглецю діоксиду. Через 24 години у плазмі не визначається. Пацієнти з порушенням функції нирок Оскільки гідроксимочевина виводиться переважно через нирки, потрібне зниження дози при призначенні препарату таким пацієнтам.ФармакодинамікаГідроксикарбамід є фазоспецифічним цитостатичним препаратом (антиметаболіт, за деякими даними - алкілуючої дії), що діє у фазі S клітинного циклу. Блокує зростання клітин в інтерфазі G1-S, що істотно для променевої терапії, що проводиться одночасно, оскільки з'являється синергічна чутливість пухлинних клітин у фазі G1 на опромінення. Підсилюючи дію інгібітору РНК-редуктази - рибонуклеозиддифосфатредуктази, викликає пригнічення синтезу ДНК. Препарат не впливає на синтез РНК та білка.Показання до застосуваннярезистентний хронічний мієлолейкоз; істинна поліцитемія (еритремія) із високим ризиком тромбоемболічних ускладнень; есенціальна тромбоцитемія із високим ризиком тромбоемболічних ускладнень; остеомієлофіброз; меланома; злоякісні пухлини голови та шиї (за винятком раку губи) у комбінації з променевою терапією; рак шийки матки у комбінації з променевою терапією.Протипоказання до застосуванняПідвищена чутливість до гідроксикарбаміду або будь-якої іншої допоміжної речовини, що входить до складу препарату; вагітність та період грудного вигодовування; лейкопенія нижче 2500/мкл, тромбоцитопенію нижче 100000/мкл; дитячий вік (безпека та ефективність застосування не встановлена). З обережністю: Печінкова та/або ниркова недостатність; тяжка анемія (має бути компенсована перед початком лікування), пацієнти після перенесеної радіотерапії або хіміотерапії (можливість мієлосупресії, загострення променевої еритеми); дефіцит лактази, непереносимість лактози, глюкозо-галактозна мальабсорбція.Вагітність та лактаціяПрепарат не слід приймати під час вагітності. Під час терапії слід попередити пацієнтку про необхідність надійної контрацепції. Якщо вагітність настала під час лікування, необхідно попередити пацієнтку про можливість ризику для плода. Препарат проникає у грудне молоко. Слід припинити грудне вигодовування на період лікування або скасувати терапію, попередньо оцінивши важливість її проведення для матері.Побічна діяУмовні позначення небажаних явищ (НЯ): "дуже часто" (≥ 1/10), "часто" (≥1/100, Інфекції: частота невідома – гангрена. З боку органів кровотворення: частота невідома – пригнічення функції кісткового мозку (лейкопенія, анемія, тромбоцитопенія). З боку органів травлення: частота невідома - гепатотоксичність, панкреатит, іноді з летальним кінцем (у ВІЛ-інфікованих пацієнтів, які одночасно отримують антиретровірусну терапію, зокрема диданозин та ставудін); стоматит, анорексія, нудота, блювання, діарея, запор, мукозит, диспепсія, подразнення слизової оболонки шлунка, виразка слизової оболонки шлунково-кишкового тракту; підвищення активності "печінкових" ферментів та концентрації білірубіну в плазмі, холестаз, гепатит. З боку шкіри та шкірних придатків: частота невідома - шкірний васкуліт, макульозно-папульозні висипання, еритема обличчя та периферична еритема, виразки на шкірі, дерматоміозитоподібні зміни шкіри, ексфоліація шкіри, гіперпігментація, еритема, атрофія шкіри та нігтів, шкірні токсичні васкуліти (включаючи васкулітні виразки та гангрену); рідко – алопеція, рак шкіри. З боку нервової системи: частота невідома – запаморочення, сонливість, дезорієнтація; головний біль, галюцинації, судоми, периферична нейропатія (у ВІЛ-інфікованих пацієнтів, які одночасно отримують антиретровірусну терапію, зокрема диданозин та ставудін), підвищена стомлюваність. З боку респіраторної системи: частота невідома – фіброз легень, дифузна інфільтрація легень, задишка. З боку сечовидільної системи: частота невідома – збільшення вмісту сечової кислоти у сироватці крові, підвищення вмісту азоту сечовини та креатиніну у плазмі крові, затримка сечі, інтерстиціальний нефрит; рідко – дизурія. Інше: частота невідома – озноб, лихоманка, загальне нездужання, підвищення ШОЕ, шкірні алергічні реакції, астенія, азооспермія, олігоспермія, синдром лізису пухлини; рідко – дифузна інфільтрація легень, задишка. Випадки розвитку панкреатиту та гепатотоксичності (з можливим смертельним наслідком), а також важкої периферичної нейропатії відмічені у хворих на ВІЛ, які приймали гідроксикарбамід спільно з антиретровірусними препаратами, зокрема диданозин у комбінації зі ставудином або без нього. Побічні явища, що спостерігаються при одночасному застосуванні гідроксикарбаміду та променевої терапії, такі ж, як і при монотерапії препаратом, головним чином пригнічення функції кісткового мозку (лейкопенія, анемія) та подразнення слизової оболонки шлунка. Прийом гідроксикарбаміду може посилювати деякі побічні ефекти, що спостерігаються при променевій терапії, такі як дискомфорт у шлунку та мукозит.Взаємодія з лікарськими засобамиПри одночасному застосуванні препарату з іншими мієлосупресивними препаратами або променевою терапією рівень пригнічення функції кісткового мозку або розвиток інших побічних ефектів може зростати. У дослідженнях in vitro зазначено, що при одночасному застосуванні препарату Гідреа® та цитарабіну підвищується цитотоксичний ефект останнього. Якщо в ході комбінованої терапії відзначаються тяжкі диспепсія, нудота, блювання або анорексія, їх зазвичай можна усунути перериванням прийому препарату Гідреа®. Болючість і дискомфорт слизових оболонок у місці опромінення (мукозит) можна полегшити застосуванням місцевих анестетиків та прийомом анальгезирующих препаратів внутрішньо. При тяжкому мукозиті терапію препаратом Гідреа® тимчасово припиняють; у дуже тяжких випадках призупиняють також променеву терапію. Препарат може збільшувати вміст сечової кислоти в сироватці крові, тому може знадобитися коригування дози препаратів, що підвищують виведення сечової кислоти з організму. Урикозуричні засоби збільшують ризик розвитку нефропатії. Відзначено випадки появи хибнопозитивних результатів аналізів при визначенні сечовини, сечової кислоти та молочної кислоти внаслідок взаємодії гідроксикарбаміду та ферментів (уреази, урикази, лактатдегідрогенази). Підвищений ризик розвитку вакциноасоційованих інфекцій зі смертельними наслідками можливий при сумісному застосуванні Гідреа® та живих вакцин. Застосування живих вакцин не рекомендовано у пацієнтів із зниженим імунітетом.Спосіб застосування та дозиПри виборі режиму та доз у кожному індивідуальному випадку слід керуватися даними спеціальної літератури. Препарат застосовують внутрішньо. При утрудненні ковтання капсулу можна розкрити, висипати вміст у склянку води та негайно випити. При цьому деякі водонерозчинні допоміжні речовини залишаються на поверхні розчину. Під час лікування препаратом слід приймати досить велику кількість рідини. Резистентний хронічний мієлолейкоз Безперервна терапія. Від 20 до 30 мг/кг щодня раз на день. Оцінку ефективності препарату проводять після 6 тижнів лікування. При прийнятному клінічному відповіді лікування можна продовжувати необмежено довго. Лікування слід призупинити, якщо вміст лейкоцитів – менше 2,5х109/л або вміст тромбоцитів – менше 100х109/л. Через 3 дні повторно проводять аналіз крові. Лікування відновлюють тоді, коли вміст лейкоцитів та еритроцитів підвищується до прийнятного. Зазвичай відновлення вмісту лейкоцитів та еритроцитів відбувається досить швидко, інакше при спільному застосуванні препарату з променевою терапією остання може бути також припинена. Розвиток анемії, навіть тяжкої, не вимагає переривання курсу лікування за умови адекватної терапії (трансфузія еритроцитарної маси). Істинна поліцитемія (еритремія) з високим ризиком тромбоемболічних ускладнень Лікування починають із добової дози 15-20 мг/кг. Дозу встановлюють індивідуально, прагнучи підтримувати гематокрит нижче 45%, а кількість тромбоцитів – нижче 400х109/л. У більшості хворих вдається досягти цих показників, постійно застосовуючи гідроксикарбамід у добовій дозі від 500 до 1000 мг. Лікування продовжують доти, доки зберігається можливість адекватно контролювати кількість тромбоцитів та/або лейкоцитів або до появи резистентності чи непереносимості препарату. Есенційна тромбоцитемія з високим ризиком тромбоемболічних ускладнень Зазвичай призначають препарат Гідреа у початковій добовій дозі 15 мг/кг; потім підбирають таку дозу, яка підтримує кількість тромбоцитів на рівні нижче 600х109/л, не призводячи до зменшення кількості лейкоцитів нижче 4х109/л. Лікування продовжують доти, доки зберігається можливість адекватно контролювати кількість тромбоцитів та/або лейкоцитів або до появи резистентності чи непереносимості препарату. Остеомієлофіброз Зазвичай призначають препарат Гідреа у початковій добовій дозі 15 мг/кг; потім підбирають таку дозу, яка підтримує кількість лейкоцитів не нижче 4х109/л та кількість тромбоцитів не нижче 100х109/л. Меланома, солідні пухлини Переривчаста терапія: 80 мг/кг один раз на день кожні три дні (6-7 доз) Безперервна терапія: 20-30 мг/кг щодня раз на день протягом 3-х тижнів. Злоякісні пухлини голови та шиї (за винятком раку губи) у комбінації з променевою терапією, рак шийки матки у комбінації з променевою терапією 80 мг/кг один раз на день, кожні три дні у комбінації з променевою терапією. Лікування препаратом починають не менше ніж за 7 днів до початку променевої терапії та продовжують під час променевої терапії. Після променевої терапії препарат продовжують приймати протягом необмеженого часу при суворому спостереженні за хворим та за відсутності у нього незвичайних чи тяжких токсичних реакцій. Пацієнти з порушенням функції печінки Вказівки щодо зміни доз цієї групи пацієнтів відсутні. Слід проводити ретельний моніторинг показників крові у пацієнтів із порушенням функції печінки. Пацієнти з порушенням функції нирок Оскільки гідроксимочевина виводиться переважно через нирки, потрібне зниження дози при застосуванні препарату таким пацієнтам. Хворим із нирковою недостатністю (кліренс креатиніну менше 60 мл/хв) препарат зазвичай призначається у дозі 15 мг/кг. Хворим у термінальній стадії ниркової недостатності препарат призначається у дозі 15 мг/кг двічі, з інтервалом у 7 днів між прийомами: перший раз – після закінчення 4-годинного сеансу гемодіалізу, другий раз – перед проведенням сеансу гемодіалізу. Літні пацієнти Оскільки у пацієнтів похилого віку ймовірність розвитку побічних ефектів при застосуванні препарату Гідреа® вища, ніж у пацієнтів молодого віку, рекомендована доза для пацієнтів цієї групи не повинна перевищувати 60 мг/кг на добу.ПередозуванняСимптоми. При застосуванні препарату в дозах, що у кілька разів перевищували рекомендовані, у хворих розвивалися ознаки гострої дерматологічної токсичності: болючість, фіолетова еритема, набряк з подальшим лущенням долонь рук та стоп ніг, інтенсивна генералізована гіперпігментація шкіри та стоматит. Лікування. Специфічний антидот не відомий. Лікування симптоматичне.Запобіжні заходи та особливі вказівкиЛікування препаратом слід проводити лише під наглядом лікаря, який має досвід застосування протипухлинної терапії. Перед кожним курсом та періодично під час лікування препаратом необхідно контролювати функції кісткового мозку, нирок та печінки. Визначення гемоглобіну, лейкоцитів та тромбоцитів має проводитися не рідше 1 разу на тиждень протягом усього періоду лікування препаратом. Лікування призначають тільки у тому випадку, якщо вміст лейкоцитів перевищує 2500/мкл, а тромбоцитів – 100000/мкл. Якщо в ході лікування виявлено, що вміст лейкоцитів – менше 2500/мкл або тромбоцитів – менше 100000/мкл, лікування слід призупинити доти, доки вміст їх не відновиться до норми. Тяжка форма анемії повинна бути компенсована до початку лікування препаратом. Під час лікування препаратом може розвинутись мієлосупресія, головним чином лейкопенія. Тромбоцитопенія і анемія розвиваються рідше і дуже рідко - без попередньої лейкопенії. Мієлосупресія найбільш ймовірна у хворих після нещодавньої попередньої променевої терапії або хіміотерапії іншими препаратами. Після нещодавньої променевої або хіміотерапії препарат повинен застосовуватися з обережністю через можливе загострення пострадіаційної еритеми та посилення виразності побічних ефектів (аплазія кісткового мозку, диспепсія та ульцерація шлунково-кишкового тракту). При виникненні тяжких побічних явищ з боку органів травлення (таких як нудота, блювання, анорексія) зазвичай припиняють терапію препаратом Гідреа. При болю та дискомфорті при розвитку мукозиту в області опромінення зазвичай призначають місцеві анестетики та анальгетики для вживання. У тяжких випадках терапію препаратом тимчасово припиняють, а у дуже тяжких випадках – тимчасово скасовують супутню променеву терапію. На ранніх стадіях лікування препаратом часто спостерігається помірний мегалобластичний еритропоез. Морфологічні зміни нагадують перніціозну анемію, однак вони не пов'язані з дефіцитом вітаміну В12 або фолієвої кислоти. У зв'язку з тим, що макроцитоз може маскувати дефіцит фолієвої кислоти, рекомендується регулярне визначення фолієвої кислоти у сироватці крові. Гідроксикарбамід може також уповільнювати кліренс заліза плазми та знижувати швидкість утилізації заліза еритроцитами, проте це не впливає на час життя еритроцитів. Випадки розвитку панкреатиту та гепатотоксичності (з можливим смертельним наслідком) відзначені у ВІЛ-інфікованих пацієнтів, які приймали гідроксикарбамід спільно з антиретровірусними препаратами, зокрема диданозин (зі ставудином та без нього). У зв'язку із цим слід уникати спільного призначення цих препаратів. Також випадки розвитку периферичної нейропатії, іноді тяжкі, спостерігалися у ВІЛ-інфікованих пацієнтів, які приймали гідроксикарбамід спільно з антиретровірусними препаратами, включаючи диданозин (зі ставудином та без нього). Під час лікування хворі повинні вживати достатньо рідини. Можливе зниження дози препарату при порушеннях функції нирок. Препарат слід застосовувати з обережністю у хворих при порушеній функції нирок та печінки. Під час лікування препаратом у хворих з мієлопроліферативними захворюваннями спостерігалися шкірні токсичні васкуліти, включаючи васкулітні виразки та гангрену. Найчастіше повідомлялося про токсичні васкуліти у пацієнтів, які отримували або отримували в минулому інтерферон. При прогресуванні васкулітних виразок прийом препарату слід припинити. При тривалому застосуванні препарату Гідреа у пацієнтів з мієлопроліферативними захворюваннями, такими як істинна поліцитемія та тромбоцитемія, відмічені випадки вторинних лейкозів. При цьому невідомо, що причина розвитку вторинного лейкозу: прийом гідроксикарбаміду або основне захворювання. При тривалому застосуванні препарату Гідреа спостерігалися також випадки раку шкіри. Слід попередити пацієнтів про необхідність захищати шкіру від сонячного світла та проводити самоконтроль стану шкіри. Під час планових відвідувань лікаря слід контролювати стан шкірних покривів пацієнта з метою виявлення можливих злоякісних змін. Азооспермія або олігоспермія, іноді оборотна, спостерігалася у пацієнтів чоловічої статі. У зв'язку з цим пацієнтів слід повідомити про можливість консервації сперми перед початком терапії. У зв'язку з можливою генотоксичністю препарату Гідреа® пацієнти чоловічої статі, які приймають препарат Гідреа®, повинні бути поінформовані про необхідність надійної контрацепції під час лікування та щонайменше протягом 1 року після закінчення терапії. При вакцинації живими вірусними вакцинами одночасно з терапією препаратом Гідреа® можлива активація реплікації вірусу вакцини та/або збільшення розвитку побічних реакцій через придушення захисних механізмів організму, спричинене прийомом препарату Гідреа®. Вакцинація живими вакцинами під час прийому препарату Гідреа може призвести до розвитку важких інфекцій. Можливе також зниження імунної відповіді на введення вакцин. Слід уникати введення живих вакцин у період терапії препаратом Гідреа® та проконсультуватися у спеціаліста. Препарат Гідреа® має цитотоксичну дію, тому слід бути обережним при розтині капсул і уникати попадання порошку капсул на шкіру, слизові оболонки або вдихання препарату. Якщо вміст капсули випадково розсипаний, слід негайно зібрати порошок серветкою в поліетиленовий пакет, зав'язати його та викинути. Застосування у педіатрії. Безпека та ефективність застосування у дітей не встановлена. Оскільки у пацієнтів похилого віку ймовірність розвитку побічних ефектів при застосуванні препарату Гідреа® вища, ніж у пацієнтів молодого віку, може знадобитися застосування препарату у зниженій дозі. Вплив на здатність до керування автотранспортом та управління механізмами Досліджень щодо вивчення впливу препарату на здатність до керування автотранспортом та управління механізмами не проводилося. У зв'язку з тим, що гідроксикарбамід може викликати запаморочення та інші небажані явища з боку нервової системи, у період лікування препаратом здатність до концентрації уваги може погіршуватись.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаКапсули - 1 капс. Діюча речовина: гідроксикарбамід – 500,00 мг; Допоміжні речовини: лактози моногідрат (цукор молочний) – 42,20 мг; натрію гідрофосфату дигідрат – 36,00 мг; лимонної кислоти моногідрат – 12,8 мг; магнію стеарат – 9,00 мг; Склад корпусу капсули: титану діоксид – 2,0000%; желатин – до 100%; Склад кришечки капсули: титану діоксид – 2,0000%; желатин – до 100%. Капсули 500 мг. По 5, 10 капсул в контурне осередкове пакування з плівки полівінілхлоридної та фольги алюмінієвої друкованої лакованої. По 10, 20, 30, 50 або 100 капсул у банки з поліетилентерефталату для лікарських засобів або поліпропіленові для лікарських засобів, закупорені кришками з поліетилену високого тиску з контролем першого розтину або кришками поліпропіленовими з системою "натиснути-повернути" з контролем першого розтину. Одну банку або 1, 2, 3, 5 або 10 контурних осередкових упаковок разом з інструкцією із застосування поміщають у картонну упаковку (пачку).Опис лікарської формиТверді желатинові капсули № 0: корпус та кришечка білого кольору, непрозорі. Вміст капсул - суміш порошку та кристалів білого або майже білого кольору. Допускається ущільнення вмісту капсул у грудки за формою капсули, що легко руйнується при натисканні.Фармакотерапевтична групаПротипухлинний засіб - антиметаболіт.ФармакокінетикаВсмоктування та розподіл Швидко всмоктується у шлунково-кишковому тракті (ЖКТ). Максимальна концентрація гідроксикарбаміду (Сmах) у плазмі досягається протягом 2 годин після прийому. Даних про вплив їди на всмоктування немає. Швидко розподіляється по тканинах організму, проникає через гематоенцефалічний бар'єр. Концентрація гідроксикарбаміду у лікворі становить 10-20% від плазмової концентрації, а концентрація в асцитичній рідині – 15-50%. Гідроксикарбамід накопичується в лейкоцитах та еритроцитах. Метаболізм Частково метаболізується у печінці та нирках. Виведення Період напіввиведення (Т1/2) становить 3-4 години. На 80% гідроксикарбамід виводиться нирками протягом 12 годин. 50% гідроксикарбаміду виводиться у незміненому вигляді та у невеликих кількостях у вигляді сечовини. Препарат також виводиться через дихальні шляхи у вигляді діоксиду вуглецю. Через 24 год гідроксикарбамід у плазмі не визначається.ФармакодинамікаГідроксикарбамід є фазоспецифічним цитостатичним препаратом (антиметаболіт, за деякими даними - алкілуючої дії), що діє фазі S клітинного циклу. Блокує зростання клітин у G1-S, що істотно для одночасної променевої терапії, оскільки з'являється синергічна чутливість пухлинних клітин у фазі G1 на опромінення. Підсилюючи дію інгібітору РНК-редуктази - рибонуклеотидредуктази, викликає придушення синтезу дезоксирибонуклеїнової кислоти (ДНК), не впливаючи на синтез рибонуклеїнової кислоти (РНК) та синтез білка.Показання до застосуванняРезистентний хронічний мієлолейкоз. Справжня поліцитемія (еритремія) із високим ризиком тромбоемболічних ускладнень. Есенційна тромбоцитемія із високим ризиком тромбоемболічних ускладнень. Остеомієлофіброз. Меланома. Злоякісні пухлини голови та шиї (за винятком раку губи) у комбінації з променевою терапією. Рак шийки матки (у комбінації з променевою терапією).Протипоказання до застосуванняПідвищена чутливість до гідроксикарбаміду або до інших компонентів препарату. Вагітність та період грудного вигодовування. Лейкопенія нижче 2500/мкл, тромбоцитопенія нижче 100000/мкл. Вік до 18 років (безпека та ефективність застосування не встановлені). З обережністю: Печінкова та/або ниркова недостатність. Тяжка анемія (має бути скомпенсована перед початком лікування). Пацієнти після перенесеної радіотерапії або хіміотерапії (можливість мієлосупресії, загострення променевої еритеми). Дефіцит лактази, непереносимість лактози, глюкозо-галактозна мальабсорбція.Вагітність та лактаціяДоведено, що гідроксикарбамід має мутагенні та тератогенні ефекти. Застосування гідроксикарбаміду у період вагітності протипоказане. Під час терапії слід попередити пацієнтку про необхідність надійної контрацепції. Якщо вагітність настала під час лікування гідроксикарбамідом, необхідно попередити пацієнтку про можливість ризику для плода. Гідроксикарбамід проникає у грудне молоко. При необхідності застосування гідроксикарбаміду в період грудного вигодовування слід припинити грудне вигодовування.Побічна діяНебажані реакції, подані нижче, перераховані відповідно до ураження органів та систем органів. Частота виникнення небажаних реакцій оцінюється таким чином: що виникають дуже часто – ≥ 10%; часто - ≥ 1% і Інфекційні та паразитарні захворювання: частота невідома – гангрена. Порушення з боку крові та лімфатичної системи: частота невідома -пригнічення функції кісткового мозку (лейкопенія, анемія, тромбоцитопенія): Порушення з боку шлунково-кишкового тракту: частота невідома - панкреатит, іноді з летальним результатом (у ВІЛ-інфікованих пацієнтів, що одночасно отримують антирети терапію, зокрема диданозин та ставудін); стоматит, анорексія, нудота, блювання, діарея, запор, мукозит, диспепсія, подразнення слизової оболонки шлунка, виразка слизової оболонки шлунково-кишкового тракту. Порушення з боку печінки та жовчовивідних шляхів: частота невідома – гепатотоксичність, підвищення активності “печінкових” ферментів та концентрації білірубіну в плазмі крові, холестаз, гепатит. Порушення з боку шкіри та підшкірних тканин: рідко – алопеція, рак шкіри; частота невідома - шкірний васкуліт, макульозно-папульозні висипання, еритема обличчя та периферична еритема, виразки на шкірі, дерматоміозитоподібні зміни шкіри, ексфоліація шкіри, гіперпігментація, атрофія шкіри та нігтів, лущення, папули фіолетового ), шкірні алергічні реакції. Порушення з боку нервової системи: частота невідома - запаморочення, сонливість, дезорієнтація, головний біль, галюцинації, судоми, периферична нейропатія (у ВІЛ-інфікованих пацієнтів, які одночасно отримують антиретровірусну терапію, зокрема диданозин та ставудін), підвищена стомлюваність. Порушення з боку дихальної системи, органів грудної клітки та середостіння: рідко – дифузна інфільтрація легень, задишка; частота невідома – фіброз легень. Порушення з боку нирок та сечовивідних шляхів: рідко – дизурія; частота невідома – збільшення вмісту сечової кислоти у сироватці крові, підвищення вмісту азоту, сечовини та креатиніну у плазмі крові, затримка сечі, інтерстиціальний нефрит. Загальні розлади та порушення у місці введення: частота невідома – озноб, лихоманка, загальне нездужання, підвищення ШОЕ, астенія, азооспермія, олігоспермія, синдром лізису пухлини. Випадки розвитку панкреатиту та гепатотоксичності (з можливим летальним результатом), а також тяжкої периферичної нейропатії відзначалися у пацієнтів з ВІЛ, які приймали гідроксикарбамід спільно з антиретровірусними препаратами, зокрема з диданозином у комбінації зі ставудином або без нього. Побічні явища, що спостерігаються при одночасному застосуванні гідроксикарбаміду та променевої терапії, такі ж, як і при монотерапії препаратом, головним чином пригнічення функції кісткового мозку (лейкопенія, анемія) та подразнення слизової оболонки шлунка. Застосування гідроксикарбаміду може посилювати деякі побічні ефекти, що спостерігаються при променевій терапії, такі як дискомфорт у шлунку та мукозит.Взаємодія з лікарськими засобамиПри одночасному застосуванні гідроксикарбаміду з іншими мієлосупресивними препаратами або променевою терапією рівень пригнічення функції кісткового мозку або розвиток інших побічних ефектів може зростати. У дослідженнях in vitro зазначено, що при одночасному застосуванні гідроксикарбаміду та цитарабіну підвищується цитотоксичний ефект останнього. Якщо в ході комбінованої терапії відзначаються тяжка депресія, нудота, блювання або анорексія, їх зазвичай можна усунути перериванням застосування гідроксикарбаміду. Болючість та дискомфорт слизових оболонок у місці опромінення (мукозит) можна полегшити застосуванням місцевих анестетиків та застосуванням анальгезирующих препаратів внутрішньо. При тяжкому мукозиті терапію гідроксикарбамідом тимчасово припиняють; а в дуже тяжких випадках призупиняють також променеву терапію. Препарат може збільшувати вміст сечової кислоти в сироватці крові, тому може знадобитися коригування дози препаратів, що підвищують виведення сечової кислоти з організму. Урикозуричні засоби збільшують ризик розвитку нефропатії. Відзначено випадки появи хибнопозитивних результатів аналізів при визначенні сечовини, сечової кислоти та молочної кислоти внаслідок взаємодії гідроксикарбаміду та ферментів (уреази, урикази, лактатдегідрогенази). Підвищений ризик розвитку вакциноасоційованих інфекцій зі смертельним наслідком можливий при сумісному застосуванні гідроксикарбаміду та живих вакцин. Застосування живих вакцин не рекомендовано у пацієнтів із зниженим імунітетом.Спосіб застосування та дозиПри виборі режиму терапії та доз у кожному індивідуальному випадку слід керуватися даними спеціальної літератури. Препарат застосовують внутрішньо. При утрудненні ковтання капсулу можна розкрити, висипати вміст у склянку води та негайно випити. При цьому деякі водонерозчинні допоміжні речовини залишаються на поверхні розчину. Під час лікування препаратом слід приймати досить велику кількість рідини. Резистентний хронічний мієлолейкоз Безперервна терапія. Від 20 до 30 мг/кг щодня раз на день. Оцінку ефективності препарату проводять після 6 тижнів лікування. При прийнятному клінічному відповіді лікування можна продовжувати необмежено довго. Лікування слід призупинити, якщо вміст лейкоцитів становить менше 2,5 x 109/л або вміст тромбоцитів – менше 100 х 109/л. Через 3 дні повторно проводять аналіз крові. Лікування відновлюють тоді, коли вміст лейкоцитів та еритроцитів підвищується до прийнятного рівня. Зазвичай відновлення вмісту лейкоцитів та еритроцитів відбувається досить швидко, інакше при спільному застосуванні препарату з променевою терапією, остання може бути також припинена. Розвиток анемії, навіть тяжкої, не вимагає переривання курсу лікування за умови адекватної терапії (трансфузія еритроцитарної маси). Справжня поліцитемія (еритремія) з високим ризиком тромбоемболічного ускладнення Лікування починають із добової дози 15-20 мг/кг. Дозу встановлюють індивідуально, прагнучи підтримати гематокрит нижче 45%, а кількість тромбоцитів – нижче 400 x 109/л. У більшості пацієнтів вдається досягти цих показників, постійно застосовуючи гідроксикарбамід у добовій дозі від 500 мг/добу до 1000 мг/добу. Лікування продовжують доти, доки зберігається можливість адекватно контролювати кількість тромбоцитів та/або лейкоцитів або до появи резистентності чи непереносимості препарату. Есенційна тромбоцитемія з високим ризиком тромбоемболічних ускладнень Початкова добова доза гідроксикарбаміду становить 15 мг/кг, потім дозу підбирають так, щоб підтримувати кількість тромбоцитів на рівні нижче 600 x 109/л, не призводячи до зменшення кількості лейкоцитів нижче 4 х 109/л. Лікування продовжують доти, доки зберігається можливість адекватно контролювати кількість тромбоцитів та/або лейкоцитів або до появи резистентності чи непереносимості препарату. Остеомієлофіброз Початкова добова доза становить 15 мг/кг. Потім підбирають таку дозу, яка підтримує кількість лейкоцитів не нижче 4 х 109/л та кількість тромбоцитів не нижче 100 х 109/л. Меланома, солідні пухлини Переривчаста терапія: 80 мг/кг 1 раз на добу кожні три дні (6-7 доз). Безперервна терапія: 20-30 хмг/кг щодня один раз на день протягом 3 тижнів. Злоякісні пухлини голови та шиї (за винятком раку губи) у комбінації з променевою терапією рак шийки матки у комбінації з променевою терапією - 80 мг/кг 1 раз на добу кожні три дні у комбінації з променевою терапією. Лікування препаратом починають не менше ніж за 7 днів до початку променевої терапії та продовжують під час променевої терапії. Після променевої терапії препарат продовжують приймати протягом необмеженого часу при суворому спостереженні за пацієнтами та за відсутності у них незвичайних або тяжких токсичних реакцій. Окремі групи пацієнтів Пацієнти з порушенням функції печінки Вказівки щодо зміни доз цієї групи пацієнтів відсутні. Слід проводити ретельний моніторинг показників крові у пацієнтів із порушенням функції печінки. Пацієнти з порушенням функції нирок Оскільки гідроксикарбамід виводиться переважно через нирки, потрібне зниження дози при застосуванні препарату пацієнтами з порушенням функції нирок. Пацієнтам із нирковою недостатністю (кліренс креатиніну менше 60 мл/хв) препарат зазвичай призначається у дозі 15 мг/кг. Пацієнтам у термінальній стадії ниркової недостатності препарат призначається у дозі 15 мг/кг двічі, з інтервалом 7 днів між прийомами: перший раз – після закінчення 4-годинного сеансу гемодіалізу, другий раз – перед проведенням сеансу гемодіалізу. Пацієнти похилого та старшого віку Оскільки у пацієнтів похилого віку ймовірність розвитку побічних ефектів при застосуванні препарату вище, рекомендована доза для пацієнтів цієї групи не повинна перевищувати 60 мг/кг на добу.ПередозуванняСимптоми: при застосуванні гідроксикарбаміду в дозах, що у кілька разів перевищують рекомендовані, у пацієнтів розвивалися ознаки гострої дерматологічної токсичності: болючість, фіолетова еритема, набряк із подальшим лущенням шкіри долонь та стоп, інтенсивна генералізована гіперпігментація. Лікування: специфічний антидот не відомий, лікування симптоматичне.Запобіжні заходи та особливі вказівкиЛікування препаратом слід проводити під наглядом лікаря, який має досвід застосування протипухлинної терапії. Перед кожним курсом та періодично під час лікування необхідно контролювати функції кісткового мозку, печінки та нирок. Визначення гемоглобіну, лейкоцитів та тромбоцитів має проводитися не рідше 1 разу на тиждень протягом усього періоду лікування препаратом. Лікування призначають тільки у тому випадку, якщо вміст лейкоцитів перевищує 2500/мкл, а тромбоцитів – 100000/мкл. Якщо в ході лікування виявлено, що вміст лейкоцитів – менше 2500/мкл або тромбоцитів – менше 100000/мкл, лікування слід призупинити доти, доки їх вміст не відновиться до норми. Тяжка форма анемії повинна бути компенсована до початку лікування препаратом. Під час лікування препаратом може розвинутись мієлосупресія, головним чином лейкопенія. Тромбоцитопенія і анемія розвиваються рідше і дуже рідко - без попередньої лейкопенії. Мієлосупресія найбільш ймовірна у пацієнтів після нещодавньої попередньої променевої терапії або хіміотерапії іншими препаратами. Після нещодавньої променевої або хіміотерапії препарат повинен застосовуватися з обережністю через можливе загострення пострадіаційної еритеми та посилення виразності побічних ефектів (аплазія кісткового мозку, диспепсія та ульцерація шлунково-кишкового тракту). При виникненні тяжких побічних явищ з боку органів травлення (таких як нудота, блювання, анорексія) зазвичай припиняють терапію препаратом. При болю та дискомфорті при розвитку мукозиту в області опромінення зазвичай призначають місцеві анестетики та анальгетики для вживання. У тяжких випадках терапію препаратом тимчасово припиняють, а у дуже тяжких випадках – тимчасово скасовують супутню променеву терапію. На ранніх стадіях лікування препаратом часто спостерігається помірний мегалобластичний еритропоез. Морфологічні зміни нагадують перніціозну анемію, однак вони не пов'язані з дефіцитом вітаміну В12 або фолієвої кислоти. У зв'язку з тим, що макроцитоз може маскувати дефіцит фолієвої кислоти, рекомендується регулярне визначення фолієвої кислоти у сироватці крові. Гідроксикарбамід може також уповільнювати кліренс заліза плазми та знижувати швидкість утилізації заліза еритроцитами, однак це не впливає на час життя еритроцитів. Випадки розвитку панкреатиту та гепатотоксичності (з можливим смертельним наслідком) відмічені у ВІЛ-інфікованих пацієнтів, які приймали гідроксикарбамід спільно з антиретровірусними препаратами, зокрема з диданозином (у комбінації зі ставудином або без нього). У зв'язку із цим слід уникати спільного призначення цих препаратів. Також випадки розвитку периферичної нейропатії, іноді тяжкі, спостерігалися у ВІЛ-інфікованих пацієнтів, які приймали гідроксикарбамід, спільно з антиретровірусними препаратами, включаючи диданозин (у комбінації зі ставудином або без нього). Під час лікування пацієнти повинні вживати достатню кількість рідини. Можливе зниження дози препарату при порушеннях функції нирок. Препарат слід застосовувати з обережністю у пацієнтів при порушеній функції нирок та печінки. Під час лікування препаратом у пацієнтів з мієлопроліферативними захворюваннями спостерігалися шкірні токсичні васкуліти, включаючи васкулітні виразки та гангрену. Найчастіше повідомлялося про токсичні васкуліти у пацієнтів, які отримували або отримували в минулому інтерферон. При прогресуванні васкулітних виразок застосування препарату слід припинити. При тривалому застосуванні препарату у пацієнтів з мієлопроліферативними захворюваннями, такими як справжня поліцитемія та тромбоцитопенія, відмічені випадки вторинних лейкозів. При цьому невідомо, що причина розвитку вторинного лейкозу: застосування гідроксикарбаміду або основне захворювання. При тривалому застосуванні гідроксикарбаміду спостерігалися також випадки раку шкіри. Слід попередити пацієнтів про необхідність захищати шкіру від сонячного світла та проводити самоконтроль стану шкіри. Під час планових відвідувань лікаря слід контролювати стан шкірних покривів пацієнта з метою виявлення можливих злоякісних змін. Азооспермія або олігоспермія, іноді оборотна, спостерігалися у пацієнтів чоловічої статі. У зв'язку з цим пацієнтів слід повідомити про можливість консервації сперми перед початком терапії. У зв'язку з можливою генотоксичністю гідроксикарбаміду пацієнти чоловічої статі, які приймають препарат, повинні бути поінформовані про необхідність надійної контрацепції під час лікування та щонайменше протягом одного року після закінчення терапії. При вакцинації живими вірусними вакцинами одночасно з терапією гідроксикарбамідом можлива активація реплікації вірусу вакцини та/або збільшення розвитку побічних реакцій через придушення захисних механізмів організму, спричинене застосуванням гідроксикарбаміду. Вакцинація живими вакцинами під час застосування гідроксикарбаміду може призвести до розвитку тяжких інфекцій. Можливе також зниження імунної відповіді на введення вакцин. Слід уникати введення живих вакцин у період терапії препаратом та проконсультуватися у спеціаліста. Гідроксикарбамід має цитотоксичну дію, тому слід бути обережним при розтині капсул і уникати попадання порошку з капсул на шкіру, слизові оболонки або вдихання препарату. Якщо вміст капсули випадково розсипаний, слід негайно зібрати порошок серветкою в поліетиленовий пакет, зав'язати його та викинути. Застосування у педіатрії Безпека та ефективність застосування гідроксикарбаміду у дітей не встановлена. Застосування у пацієнтів похилого віку Оскільки у пацієнтів похилого віку ймовірність розвитку побічних ефектів при застосуванні гідроксикарбаміду вище, ніж у пацієнтів молодого віку, може знадобитися застосування препарату в зниженій дозі. Вплив на здатність до керування автотранспортом та управління механізмами Досліджень щодо вивчення впливу гідроксикарбаміду на здатність керувати транспортними засобами та механізмами не проводилося. У разі розвитку побічних реакцій з боку нервової системи (запаморочення та ін.) при застосуванні препарату слід утриматися від керування транспортними засобами та механізмами, а також від занять іншими потенційно небезпечними видами діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаКапсули - 1 капс. Діюча речовина: гідроксикарбамід 500 мг; лактози моногідрат 25 мг, кальцію цитрат 25 мг, натрію цитрат 50 мг, магнію стеарат 6 мг; Оболонка капсули містить желатин 98 мг, титану діоксид (Е171) 2 мг. По 10 капсул у блістері. По 5 або 10 блістерів разом з інструкцією із застосування поміщають у картонну пачку.Опис лікарської формиТверді желатинові капсули №0 з білими непрозорими корпусом та кришечкою, заповнені порошком майже білого кольору.Фармакотерапевтична групаПротипухлинний засіб - антиметаболіт.ФармакокінетикаПісля прийому внутрішньо швидко всмоктується із шлунково-кишкового тракту. Максимальна концентрація препарату в плазмі досягається протягом 0,5-2 годин після прийому внутрішньо. Дані щодо впливу їжі на всмоктування препарату відсутні. Швидко розподіляється по тканинах організму, проникає через гематоенцефалічний бар'єр. У спинномозковій рідині визначається 10-20%, в асцитичній рідині – 15-50% від концентрації у плазмі крові. Гідроксикарбамід накопичується в лейкоцитах та еритроцитах. Період напіввиведення – 3-4 години. Частково метаболізується у печінці. 80% гідроксимочевини протягом 12 годин виводиться із сечею, при цьому 50% у незміненому вигляді та у невеликих кількостях у вигляді сечовини. Препарат також виводиться через дихальні шляхи у вигляді вуглецю діоксиду. Через 24 години у плазмі не визначається.ФармакодинамікаГідроксикарбамід є фазоспецифічним цитостатичним препаратом (антиметаболіт, за деякими даними з алкілуючої дією), що діє у фазі S клітинного циклу. Блокує зростання клітин в інтерфазі G1 - S, що істотно для одночасної променевої терапії, оскільки у пухлинних клітин у фазі G1 з'являється синергічна чутливість до опромінення. Підсилюючи дію інгібітору РНК-редуктази - рибонуклеозиддифосфатредуктази, викликає пригнічення синтезу ДНК. Препарат не впливає на синтез РНК та білка.Показання до застосуванняХронічний мієлолейкоз (підготовка до лікування та симптоматична терапія). Справжня поліцитемія (еритремія) із високим ризиком тромбоемболічних ускладнень. Есенційна тромбоцитемія із високим ризиком тромбоемболічних ускладнень. Остеомієлофіброз. Злоякісні пухлини голови та шиї, за винятком раку губи (у комбінації з променевою терапією). Рак шийки матки (у комбінації з променевою терапією).Протипоказання до застосуванняПідвищена чутливість до гідроксикарбаміду або до інших компонентів препарату. Вагітність та період грудного вигодовування. Лейкопенія нижче 2,5x109/л, тромбоцитопенія нижче 100x109/л. Вік до 18 років. З обережністю: попередня радіо- або хіміотерапія; печінкова та/або ниркова недостатність, тяжка анемія (має бути компенсована перед початком лікування), дефіцит лактази, непереносимість галактози, глюкозо-галактозна мальабсорбція.Вагітність та лактаціяВагітність Застосування гідроксикарбаміду у період вагітності протипоказане. Жінкам дітородного віку необхідно розпочати застосовувати надійні заходи контрацепції до початку лікування гідроксикарбамідом та продовжувати їх застосування протягом усього періоду лікування. У разі настання вагітності на фоні лікування гідроксикарбамідом потрібна генетична консультація. Гідроксикарбамід проникає крізь плацентарний бар'єр. Період грудного вигодовування Оскільки гідроксикарбамід проникає у грудне молоко, при необхідності застосування препарату грудне вигодовування слід припинити до початку лікування гідроксикарбамідом.Побічна діяПобічні реакції згруповані за органами та системами та перераховані нижче відповідно до наступної градації за частотою народження: дуже часто (≥1/10); часто (≥1/100, Інфекційні та паразитарні захворювання: частота невідома – гангрена. Порушення з боку крові та лімфатичної системи: частота невідома – пригнічення функції кісткового мозку (лейкопенія, мегалобластоз, анемія, тромбоцитопенія). З боку імунної системи: рідко – реакції гіперчутливості. З боку обміну речовин та харчування: частота невідома – анорексія, гіперкаліємія, гіпонатріємія, синдром розпаду пухлини. Порушення психіки: частота невідома – дезорієнтація, галюцинації. З боку нервової системи: частота невідома – периферична нейропатія*, головний біль, запаморочення, судоми, сонливість, підвищена стомлюваність. З боку дихальної системи, органів грудної клітки та середостіння: частота невідома – алергічний альвеоліт, фіброз легень, інтерстиційна хвороба легень, пневмоніт, альвеоліт, кашель, дифузна інфільтрація легень, задишка. З боку шлунково-кишкового тракту: частота невідома – панкреатит*, стоматит, нудота, блювання, діарея, запор, диспепсія, мукозит, подразнення слизової оболонки шлунка, виразка слизової оболонки шлунково-кишкового тракту. З боку печінки та жовчовивідних шляхів: частота невідома – гепатотоксичність*, холестаз, гепатит. З боку шкіри та підшкірних тканин: частота невідома - шкірний васкуліт, шкірні токсичні васкуліти (включаючи васкулітні виразки та гангрену), макулопапульозний висип, еритема, еритема обличчя та периферична еритема, шкірні виразки (особливо нижніх кінцівок). , гіперпігментація або атрофія шкіри та нігтів, папули фіолетового кольору, лущення, ексфоліація шкіри, шкірні алергічні реакції; нечасто – актинічний кератоз; рідко – алопеція; дуже рідко - свербіж шкіри. Доброякісні, злоякісні та неуточнені новоутворення (включаючи кісти та поліпи): рідко – рак шкіри (плоскоклітинна та базальноклітинна карцинома). З боку скелетно-м'язової та сполучної тканини: системний червоний вовчак. З боку нирок та сечовивідних шляхів: частота невідома – транзиторні порушення функції ниркових канальців, що супроводжуються підвищенням вмісту сечової кислоти, азоту сечовини та креатиніну в крові, затримка сечовипускання, інтерстиціальний нефрит; рідко – дизурія; дуже рідко – ниркова недостатність. З боку статевих органів та молочної залози: частота невідома – азооспермія, олігоспермія. Лабораторні та інструментальні дані: частота невідома – підвищення активності ферментів печінки та концентрації білірубіну в плазмі крові, підвищення швидкості осідання еритроцитів (ШОЕ). Загальні розлади та порушення у місці введення: частота невідома – озноб, лихоманка, загальне нездужання, астенія. * Випадки розвитку панкреатиту та гепатотоксичності (іноді зі смертельним результатом), а також важкої периферичної нейропатії відзначалися у ВІЛ-інфікованих пацієнтів, які отримували спільно з гідроксикарбамідом терапію антиретровірусними препаратами, зокрема диданозин у комбінації зі ставудином або без нього. Лікарська лихоманка: випадки підвищення температури тіла більше 39 ° С, які вимагають госпіталізації, були відмічені одночасно з проявами з боку шлунково-кишкового тракту, дихальної системи, скелетно-м'язової системи, шкіри, серця та судин. Така лихоманка зазвичай починалася протягом 6 тижнів після початку терапії гідроксикарбамідом і швидко закінчувалася після її припинення. У таких випадках при повторному призначенні гідроксикарбаміду пропасниця знову розвивалася протягом 24 годин. Побічні явища, що спостерігаються при одночасному застосуванні гідроксикарбаміду та променевої терапії – такі ж, як і при монотерапії препаратом: головним чином – пригнічення функції кісткового мозку (лейкопенія, анемія) та подразнення слизової оболонки шлунка. Застосування гідроксикарбаміду може посилювати деякі побічні ефекти, що спостерігаються під час променевої терапії (такі як дискомфорт у шлунку та мукозит).Взаємодія з лікарськими засобамиПри одночасному застосуванні препарату з іншими цитотоксичними або променевою терапією може зростати ступінь пригнічення функції кісткового мозку, також можливе збільшення частоти розвитку та ступеня тяжкості інших побічних ефектів, включаючи гастрит та мукозит. Крім цього, можливе загострення еритеми, викликаної попередньою або одночасною променевою терапією. У дослідженнях in vitro виявлено здатність гідроксикарбаміду посилювати цитотоксичний ефект цитарабіну та фторпіримідинів. Гідроксикарбамід може викликати збільшення концентрації сечової кислоти в сироватці крові, тому при сумісному застосуванні може знадобитися коригування дози препаратів, що підвищують виведення сечової кислоти з організму. Урикозуричні засоби збільшують ризик розвитку нефропатії. Гідроксикарбамід може посилювати антиретровірусну активність нуклеозидних інгібіторів зворотної транскриптази (НІОТ), таких як диданозин та ставудін. Препарат інгібує синтез ДНК та реплікацію вірусу імунодефіциту людини за допомогою зменшення кількості внутрішньоклітинних дезоксинуклеотидів. Гідроксикарбамід також може посилювати побічні ефекти препаратів НДПТ, такі як панкреатит та периферична нейропатія. Відзначено випадки хибнопозитивних результатів аналізів при визначенні сечовини, сечової кислоти та молочної кислоти внаслідок взаємодії гідроксикарбаміду з ферментами (уреазою, уриказою, лактатдегідрогеназою). При сумісному застосуванні гідроксикарбаміду з живими вакцинами підвищений ризик розвитку вакциноасоційованих інфекцій зі смертельними наслідками. Застосування живих вакцин не рекомендовано у пацієнтів із зниженим імунітетом.Спосіб застосування та дозиПрепарат застосовують внутрішньо, не розжовуючи, запиваючи склянкою води. При утрудненні ковтання капсулу можна розкрити, висипати вміст у склянку води та негайно випити. При цьому деякі водонерозчинні допоміжні речовини залишаються на поверхні розчину. Під час лікування препаратом слід вживати досить велику кількість рідини. При виборі режиму терапії та доз у кожному індивідуальному випадку слід керуватися даними спеціальної літератури. Розрахунок дози необхідно проводити на основі меншого значення реальної або цільової маси тіла пацієнта. Хронічний мієлолейкоз Безперервна терапія. Початкова доза, що рекомендується, становить 40 мг/кг маси тіла щодня один раз на день. При зниженні кількості лейкоцитів до величини менше 20х109/л дозу знижують до 20 мг/кг маси тіла на день. Далі дозу підбирають індивідуально з метою підтримки кількості лейкоцитів у діапазоні 5-10х109/л. Дозу знижують у разі зниження кількості лейкоцитів менше 5х109/л або збільшують при перевищенні показника 10х109/л. Лікування слід призупинити, якщо кількість лейкоцитів менша за 2,5x109/л або кількість тромбоцитів менша за 100х109/л. Через 3 дні повторно проводять аналіз крові. Лікування відновлюють після відновлення даних показників до прийнятних значень (див. вище). Зазвичай відновлення даних показників відбувається досить швидко, інакше при спільному застосуванні гідроксикарбаміду з променевою терапією остання може бути також припинена. Оцінку ефективності препарату проводять після 6 тижнів лікування. При прийнятному клінічному відповіді терапію можна продовжувати необмежено довго. У разі прогресування захворювання на терапію гідроксикарбамідом слід відмінити. Істинна поліцитемія (еритремія) з високим ризиком тромбоемболічних ускладнень Лікування починають із добової дози 15-20 мг/кг. Дозу підбирають індивідуально, прагнучи підтримувати гематокрит нижче 45%, а кількість тромбоцитів – нижче 400×109/л. У більшості пацієнтів вдається досягти цих показників, постійно застосовуючи гідроксикарбамід у добовій дозі від 500 до 1000 мг. Лікування продовжують доти, доки зберігається можливість адекватно контролювати кількість тромбоцитів та/або лейкоцитів або до появи резистентності чи непереносимості препарату. Есенційна тромбоцитемія з високим ризиком тромбоемболічних ускладнень Зазвичай препарат призначають у початковій добовій дозі 15 мг/кг маси тіла; потім підбирають таку дозу, яка підтримує число тромбоцитів на рівні менше 600×109/л, не призводячи до зменшення кількості лейкоцитів нижче 4х109/л. Лікування продовжують доти, доки зберігається можливість адекватно контролювати кількість тромбоцитів та/або лейкоцитів або до появи резистентності чи непереносимості препарату. Остеомієлофіброз Початкова добова доза становить 15 мг/кг; потім підбирають таку дозу, яка підтримує кількість лейкоцитів не нижче 4х109/л та кількість тромбоцитів не нижче 100х109/л. Солідні пухлини Переривчаста терапія – 80 мг/кг один раз на день кожні три дні (6-7 доз). Безперервна терапія – 20-30 мг/кг щодня один раз на день протягом 3 тижнів. Злоякісні пухлини голови та шиї, за винятком раку губи (у комбінації з променевою терапією), рак шийки матки (у комбінації з променевою терапією) 80 мг/кг один раз на день, кожен третій день у комбінації з променевою терапією. Лікування препаратом починають не менше ніж за 7 днів до початку променевої терапії та продовжують під час її проведення. Після закінчення променевої терапії препарат продовжують приймати протягом необмеженого часу при ретельному спостереженні за пацієнтом та за відсутності у нього незвичайних або тяжких токсичних реакцій. Застосування у спеціальних груп пацієнтів Пацієнти з порушенням функції печінки Вказівки щодо корекції доз цієї групи пацієнтів відсутні. Лікування слід проводити з особливою обережністю, особливо на початку терапії. У пацієнтів із порушенням функції печінки необхідно проводити ретельний моніторинг показників крові. Пацієнти з порушенням функції нирок Оскільки гідроксикарбамід виводиться переважно через нирки, при застосуванні препарату у пацієнтів із порушенням функції нирок потрібне зниження дози. Пацієнтам із нирковою недостатністю (кліренс креатиніну менше 60 мл/хв) препарат зазвичай призначають у дозі 15 мг/кг. Пацієнтам у термінальній стадії ниркової недостатності препарат призначають у дозі 15 мг/кг двічі, з інтервалом 7 днів між прийомами: вперше – після закінчення 4-годинного сеансу гемодіалізу, вдруге – перед проведенням сеансу гемодіалізу. Літні пацієнти Оскільки у пацієнтів похилого віку ймовірність розвитку побічних ефектів при застосуванні гідроксикарбаміду вища, ніж у пацієнтів молодого віку, рекомендована доза для пацієнтів цієї групи не повинна перевищувати 60 мг/кг на добу. Застосування у педіатрії Безпека та ефективність застосування у дітей не встановлені.ПередозуванняУ пацієнтів, які отримують гідроксикарбамід у дозах, що у кілька разів перевищують рекомендовані, можуть розвиватися важкі реакції з боку шкірних покривів та слизових оболонок. Симптоми передозування: біль, фіолетова еритема, набряк долонь та стоп з подальшим лущенням кистей та стоп, інтенсивна генералізована гіперпігментація шкірних покривів, стоматит. Лікування: промивання шлунка, симптоматична терапія, моніторинг системи кровотворення. При необхідності – проведення гемодіалізу.Запобіжні заходи та особливі вказівкиЛікування препаратом слід проводити лише під наглядом лікаря, який має досвід проведення протипухлинної терапії. Під час лікування пацієнти повинні вживати достатню кількість рідини. Перед кожним курсом та періодично під час лікування препаратом необхідно контролювати функцію кісткового мозку, нирок та печінки. Клінічний аналіз крові, що включає визначення гемоглобіну, розгорнутої лейкоцитарної формули та кількості тромбоцитів, слід проводити регулярно не рідше 1 разу на тиждень протягом усього періоду лікування препаратом, включаючи терапію після підбору оптимальної дози. Лікування призначають лише в тому випадку, якщо вміст лейкоцитів перевищує 2,5×109/л, а тромбоцитів – 100х109/л. Якщо під час лікування виявлено, що вміст лейкоцитів у крові менше 2,5×109/л або тромбоцитів менше 100х109/л, лікування слід призупинити до нормалізації гематологічних показників. Анемія не є протипоказанням для лікування гідроксикарбаміду. Тяжка форма анемії повинна бути компенсована до початку лікування препаратом. У ході терапії анемію усувають без переривання лікування. Для усунення анемії при необхідності перед початком або під час лікування проводять переливання еритроцитарної маси. Розвиток мієлосупресії, головним чином лейкопенії, є найчастішим ускладненням під час лікування гідроксикарбамідом. Тромбоцитопенія і анемія розвиваються рідше, і дуже рідко без попередньої лейкопенії. Мієлосупресія частіше розвивається у пацієнтів після нещодавньої попередньої променевої терапії або хіміотерапії іншими препаратами. Після нещодавньої променевої або хіміотерапії препарат слід застосовувати з обережністю через можливе загострення постпроменевої еритеми та посилення виразності побічних ефектів (аплазії кісткового мозку, диспепсії та виразкових уражень шлунково-кишкового тракту). На ранніх стадіях лікування гідроксикарбамідом часто спостерігається помірний мегалобластичний еритропоез. Морфологічні зміни нагадують перніціозну анемію, проте вони не пов'язані з дефіцитом вітаміну В12 чи фолієвої кислоти. У зв'язку з тим, що макроцитоз може маскувати дефіцит фолієвої кислоти, рекомендується регулярне визначення фолієвої кислоти у сироватці крові. Препарат може уповільнювати кліренс заліза плазми крові та знижувати швидкість утилізації заліза еритроцитами, однак це не впливає на час життя еритроцитів. При розвитку тяжких побічних явищ з боку органів травлення (таких як нудота, блювання, анорексія), терапію гідроксикарбамідом зупиняють, що зазвичай дозволяє усунути дані явища. У разі появи болю та дискомфорту при розвитку мукозиту в області опромінення зазвичай призначають місцеві анестетики та аналгетики для вживання. У тяжких випадках терапію препаратом тимчасово припиняють, а у дуже тяжких випадках – тимчасово скасовують супутню променеву терапію. Поєднане застосування гідроксикарбаміду з нуклеозидними інгібіторами зворотної транскриптази (НДТ) може підвищити ризик побічних ефектів НДТ (гепатотоксичність, панкреатит, периферична нейропатія). Випадки розвитку панкреатиту та гепатотоксичності (іноді зі смертельним наслідком), а також периферичної нейропатії (іноді тяжкої) були відмічені у ВІЛ-інфікованих пацієнтів, які приймали гідроксикарбамід спільно з антиретровірусними препаратами, зокрема з диданозином (зі ставудином та без нього). Слід уникати сумісного застосування гідроксикарбаміду з препаратами цієї групи. При порушеннях функції нирок може знадобитися зниження дози препарату. У пацієнтів з порушеною функцією нирок та печінки препарат слід застосовувати з обережністю. У пацієнтів, які отримували лікування щодо мієлопроліферативних захворювань, повідомлялося про розвиток інтерстиціальних захворювань легень, включаючи фіброз легень, легеневі інфільтрати, пневмоніт, альвеоліт/алергічний альвеоліт, здатні призвести до летального результату. При підвищенні температури тіла, появі кашлю, задишки, інших симптомів з боку органів дихання пацієнтам слід негайно повідомити про них лікаря, який має провести відповідні дослідження, забезпечити ретельне клінічне спостереження та провести відповідне лікування, оскільки ці симптоми можуть бути ознаками серйозного ураження легень. Швидке скасування терапії гідроксикарбамідом та проведення лікування кортикостероїдами сприяє усуненню зазначених симптомів з боку легень. Під час лікування препаратом у пацієнтів з мієлопроліферативними захворюваннями спостерігалися шкірні токсичні васкуліти, включаючи васкулітні виразки та гангрену. Найчастіше повідомлялося про токсичні васкуліти у пацієнтів, які отримували або отримували в минулому терапію інтерфероном. У разі прогресування васкулітних виразок терапію гідроксикарбамідом необхідно припинити. У разі розвитку спричинених гідроксикарбамідом хворобливих виразок шкіри нижніх кінцівок відміна препарату зазвичай призводить до поступового загоєння виразок протягом кількох тижнів. При тривалому застосуванні гідроксикарбаміду у пацієнтів з мієлопроліферативними захворюваннями, такими як істинна поліцитемія та тромбоцитемія, відмічені випадки вторинних лейкозів. При цьому невідомо, що причина розвитку вторинного лейкозу: прийом гідроксикарбаміду або основне захворювання. При тривалому застосуванні гідроксикарбаміду спостерігалися також випадки раку шкіри. Слід попередити пацієнтів про необхідність захищати шкіру від сонячного світла та самостійно проводити контроль стану шкіри. Під час планових відвідувань лікар повинен контролювати стан шкірних покривів пацієнта з метою виявлення вторинних злоякісних змін. У пацієнтів чоловічої статі спостерігалася оліго- та азооспермія, іноді оборотна. У зв'язку з цим пацієнтів слід проінформувати про можливість консервації сперми перед початком лікування гідроксикарбамідом. Гідроксикарбамід може мати генотоксичний ефект. Пацієнти чоловічої статі, які проходять лікування препаратом Гідроксикарбамід медак, повинні бути поінформовані про необхідність надійної контрацепції під час лікування та протягом щонайменше 1 року після його закінчення. Пацієнтам, які планують вагітність після завершення терапії гідроксикарбамідом, рекомендується генетична консультація. При вакцинації живими вірусними вакцинами під час терапії гідроксикарбамідом можлива активація реплікації вірусу вакцини та/або розвиток інших небажаних реакцій унаслідок придушення захисних механізмів організму, спричиненого прийомом гідроксикарбаміду. Вакцинація живими вакцинами під час застосування гідроксикарбаміду може призвести до розвитку тяжких інфекцій. Також можливе зниження імунної відповіді на введення вакцини. Слід уникати введення живих вакцин у період терапії препаратом Гідроксикарбамід медак та протягом як мінімум шести місяців після її закінчення. У разі потреби вакцинації потрібна консультація спеціаліста. Препарат має цитотоксичну дію, тому слід бути обережним при розтині капсул і уникати попадання порошку капсул на шкіру, слизові оболонки або вдихання препарату. Якщо вміст капсули випадково розсипаний, слід негайно зібрати порошок серветкою в поліетиленовий пакет, зав'язати його та викинути. При поводженні з препаратом необхідно дотримуватись правил використання та утилізації цитотоксичних препаратів. Застосування у педіатрії: безпека та ефективність застосування у дітей не встановлені. Літні пацієнти: оскільки у пацієнтів похилого віку ймовірність розвитку побічних ефектів при застосуванні гідроксикарбаміду вища, ніж у пацієнтів молодого віку, у пацієнтів даної категорії може знадобитися зниження дози препарату. Препарат Гідроксикарбамід медак не слід застосовувати для лікування хворих з рідкісною спадковою непереносимістю галактози, дефіцитом лактази (хвороба Лаппа) або порушенням всмоктування глюкози та галактози. Вплив на здатність до керування автотранспортом та управління механізмами Під час лікування гідроксикарбамідом можливий розвиток побічних реакцій (таких як запаморочення, порушення орієнтації, сплутаність свідомості), що впливають на здатність концентрувати увагу та швидкість психімоторних реакцій. У разі виникнення таких реакцій пацієнтам рекомендується утримуватись від керування транспортними засобами та використання механізмів.Умови відпустки з аптекЗа рецептомВідео на цю тему
53 730,00 грн
53 694,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. Активна речовина: афатиніб дималеат 59.12 мг, що відповідає вмісту афатинібу основи 40 мг. Допоміжні речовини: лактози моногідрат – 247.72 мг, целюлоза мікрокристалічна – 36.96 мг, кремнію діоксид колоїдний безводний – 1.8 мг, кросповідон – 7.2 мг, магнію стеарат – 7.2 мг. Склад плівкової оболонки: гіпромелоза 2910 – 4 мг, макрогол 400 – 0.8 мг, титану діоксид (E171) – 1.808 мг, тальк – 1.04 мг, полісорбат 80 – 0.24 мг, барвник індигокармін лак алюмінієвий. 30 шт. - флакони поліпропіленові (1) - пачки картонні.Опис лікарської формиТаблетки, покриті плівковою оболонкою блакитного кольору, круглі, двоопуклі, зі скошеними краями, з гравіюванням символу компанії Берінгер Інгельхайм на одному боці та "Т40" - на іншій; на поперечному розрізі – ядро майже білого кольору.Фармакотерапевтична групаПротипухлинний препарат, інгібітор протеїнтирозинкінази. Афатиніб – потужний, селективний та незворотний блокатор протеїнтирозинкінази рецепторів сімейства ЕгbВ (рецептори епідермального фактора росту). Афатиніб ковалентно зв'язується та необоротно блокує передачу сигналів від усіх гомо- та гетеродимерів, утворених сімейством ErbB (EGFR (ErbB1), HER2 (ErbB2), ErbB3 та ErbB4). Передача спотвореного сигналу від ErbB, викликаного, наприклад, мутаціями та/або ампліфікацією EGFR, ампліфікацією або мутацією HER2 та/або надмірною експресією ліганду ErbB, сприяє розвитку злоякісного фенотипу у пацієнтів з різними типами раку. На доклінічних моделях пухлин, створюваних шляхом порушень регуляції системи ErbB, афатиніб, що використовується як єдиний препарат, ефективно блокує рецептори ErbB, і призводить до інгібування пухлинного росту або до регресу пухлини. Особливо чутливі до лікування афатинібом моделі недрібноклітинного раку легені, що викликається мутаціями EGFR (L858R або Del 19). Афатиніб зберігає суттєву протипухлинну активність in vitro на клітинних лініях недрібноклітинного раку легені та in vivo на моделях пухлин (моделі з використанням ксенотрансплантатів або трансгенні моделі), які індукуються мутантними ізоформами EGFR (наприклад, Т790М) та гефітиніб.ФармакокінетикаВсмоктування та розподіл Після застосування препарату Гіотриф® внутрішньо Cmax афатинібу відзначали приблизно через 2-5 годин. У діапазоні доз від 20 мг до 50 мг середні значення Cmax та AUC0-∞ збільшувалися у пропорційному ступені. Застосування препарату разом із їжею призводило до суттєвого зменшення експозиції афатинібу в крові приблизно на 50% (C max) та на 39% (AUC0-∞) порівняно із застосуванням натще. Встановлено, що у разі вживання їжі протягом 3 годин до прийому препарату Гіотриф або через 1 годину після прийому препарату значення AUCt,ss у рівноважному стані в період прийому зменшувалися в середньому на 26%. Таким чином, у цей час не слід їсти. Після прийому внутрішньо у вигляді таблеток середня відносна біодоступність порівняно з розчином для внутрішнього прийому становить 92% (відношення скоригованих середніх величин AUC0-∞). Зв'язування афатинібу з білками плазми in vitro становить близько 95%. Css афатинібу у плазмі досягається протягом 8 днів після багаторазового застосування афатинібу. У дослідженнях in vitro було показано, що афатиніб є субстратом та інгібітором переносника білка резистентності до раку молочної залози (BCRP). Метаболізм та виведення Метаболічні реакції, що каталізуються ферментами, відіграють незначну роль у метаболізмі афатинібу in vivo. Основними циркулюючими метаболітами афатинібу є продукти ковалентного зв'язку з білками. Після прийому розчину, що містить 15 мг афатинібу, внутрішньо 85.4% від величини дози виявляється у калі та 4.3% - у сечі. Незмінений афатиніб становив 88% від величини дози, що виводиться. Кінцевий T1/2 становить 37 год. Фармакокінетика у спеціальних груп пацієнтів Вік. Значного впливу віку (в діапазоні від 28 до 87 років) на фармакокінетику афатинібу не встановлено. Спеціальних досліджень в дітей віком не проводилося. Маса тіла. У порівнянні з пацієнтом з масою тіла 62 кг (середня маса тіла у всій популяції пацієнтів) експозиція афатинібу в плазмі крові (AUC у рівноважному стані в період прийому або AUCt,ss) у пацієнта з масою тіла 42 кг збільшується на 26%, а у пацієнта із масою тіла 95 кг зменшується на 22%. Підлога. У жінок концентрація афатинібу в плазмі (оцінка AUC у рівноважному стані в період прийому або AUCt,ss з корекцією щодо маси тіла) була на 15% вищою, ніж у чоловіків. Раса. Статистично значної різниці фармакокінетики афатинібу між різними расами не відзначалося. Порушення функції нирок. Нирками виводиться менше ніж 5% від одноразової дози афатинібу. Експозиція афатинібу помірно збільшується зі зниженням КК. Наприклад, у пацієнтів з КК 60 або 30 мл/хв експозиція афатинібу (AUCt,ss) збільшується до 13% та 42% відповідно; і знижується до 6% та 20% у пацієнтів з КК 90 або 120 мл/хв відповідно. При дослідженні порівняння експозиції афатинібу після одноразового прийому препарату Гіотриф у дозі 40 мг у пацієнтів з нирковою недостатністю та у здорових добровольців експозиція афатинібу становила 101% для показника Сmах та 122% для показника AUC0-tz (AUC від нуля до по) пацієнтів з нирковою недостатністю середнього ступеня тяжкості (ШКФ 30-59 мл/хв відповідно до формули MDRD (Modification of Diet in Renal Disease Study) у порівнянні зі здоровими добровольцями. У осіб з нирковою недостатністю тяжкого ступеня (ШКФ 15-29 мл/хв) ) експозиція становила 122% для показника Сmах та 150% для показника AUC0-tz у порівнянні зі здоровими добровольцями. На підставі результатів цього дослідження та даних популяційної фармакокінетики, отриманих у клінічних дослідженнях за участю пацієнтів з різними пухлинами, було зроблено висновок про відсутність необхідності корекції початкової дози у пацієнтів з нирковою недостатністю легкої (СКФ 60-89 мл/хв), середньої (СКФ 30-59 мл/хв) або тяжкого (СКФ 15-29 мл/хв) ступеня, проте рекомендується вести спостереження за пацієнтами з нирковою недостатністю тяжкого ступеня. Дослідження застосування препарату Гіотриф у пацієнтів з СКФ < 15 мл/хв або пацієнтів, які перебувають на діалізі, не проводилося. Порушення функції печінки. Афатиніб виводиться, головним чином, із жовчю і потім з калом. У пацієнтів з легенями (клас А за шкалою Чайлда-П'ю) або середнього ступеня тяжкості (клас В за шкалою Чайлд-Пью) порушеннями функції печінки та у здорових випробуваних після застосування одноразової дози препарату (50 мг) експозиція афатинібу в крові була подібною. У пацієнтів з легкими або середнім ступенем тяжкості порушення функції печінки зміни початкової дози не потрібні. У пацієнтів з тяжкими порушеннями функції печінки (клас С за шкалою Чайлд-П'ю) фармакокінетика афатинібу не вивчалась. Інші характеристики/особливості пацієнтів. Вплив на експозицію афатинібу активності ЛДГ, ЛФ та концентрації загального білка, оцінки за опитувальником ECOG (Eastern Cooperative Oncology Group/Східна Об'єднана Онкологічна Група) було клінічно не значуще. Наявність в анамнезі куріння, вживання алкоголю або метастазів у печінці не впливали на фармакокінетику афатинібу.Клінічна фармакологіяПротипухлинний препарат. Інгібітор протеїнтірозінкінази.Показання до застосуванняЯк монотерапія для лікування: місцево-поширеного або метастатичного недрібноклітинного раку легені (НМРЛ) з мутацією (мутаціями) рецептора епідермального фактора росту EGFR; місцево-поширеного або метастатичного плоскоклітинного НМРЛ у пацієнтів, які прогресують на фоні або після хіміотерапії на основі препаратів платини.Протипоказання до застосуванняТяжкі порушення функції печінки; дитячий та підлітковий вік до 18 років; вагітність; період лактації (грудного вигодовування); підвищена чутливість до афатинібу або будь-якого компонента препарату. Обережно: кератит; виразковий кератит; виражена сухість очей; інтерстиційна хвороба легень; порушення фракції викиду лівого шлуночка; супутні захворювання серця; непереносимість галактози, синдром порушення всмоктування галактози/глюкози або дефіцит лактази.Вагітність та лактаціяДосліджень у вагітних жінок не проводилося, тому потенційний ризик для людини невідомий. У доклінічних дослідженнях афатинібу при використанні в дозах, що досягали та перевищували летальні дози для самок тварин, ознак тератогенності не відзначалося. Небажані зміни відзначалися тільки при використанні доз, що значно перевищували токсичні. Жінкам із збереженою здатністю до зачаття слід рекомендувати уникати вагітності під час лікування. Під час терапії та протягом принаймні 2 тижнів після застосування останньої дози препарату слід використовувати адекватні методи контрацепції. Якщо Гіотриф® застосовується при вагітності або якщо вагітність розвивається під час застосування препарату Гіотриф®, пацієнтку слід поінформувати про потенційну небезпеку для плода. На підставі даних доклінічних досліджень проникнення афатинібу в грудне молоко вважається можливим. Не можна виключити наявність ризику для немовляти. Під час лікування пацієнткам слід рекомендувати відмовлятися від годування груддю. Досліджень фертильності з використанням препарату Гіотриф у людини не проводилося. Існуючі доклінічні дані про токсикологію свідчать про вплив препарату на репродуктивні органи у разі застосування високих доз. Тому виключити негативний вплив терапії на фертильність у людини неможливо. Застосування у дітей Протипоказаний дітям та підліткам до 18 років.Побічна діяВизначення частоти побічних реакцій: дуже часто (>1/10); часто (>1/100; ≤1/10); нечасто (>1/1000; ≤1/100); рідко (>1/10 000; ≤1/1000); дуже рідко (≤1/10000). З боку нервової системи: часто – порушення смакової чутливості. З боку органу зору: часто – кон'юнктивіт, сухість очей; нечасто – кератит. З боку дихальної системи: дуже часто – кровотеча з носа; часто – ринорея; нечасто – інтерстиційна хвороба легень; задишка*, кашель*, пневмоніт*, дистрес-синдром*. З боку травної системи: дуже часто – діарея, нудота, блювання, стоматит; часто – хейліт, диспепсія; нечасто – панкреатит, запор*. З боку гепатобіліарної системи: часто – підвищення активності АЛТ, АСТ; підвищення концентрації загального білірубіну, цитолітичний гепатит, печінкова недостатність. З боку шкіри та підшкірних тканин: дуже часто – висипання, акнеформний дерматит, свербіж, сухість шкіри; часто – долонно-підошовний синдром (еритродизестезія); зміни нігтів*; рідко – синдром Стівенса-Джонсона**, токсичний епідермальний некроліз**. Серцево-судинна система: серцева недостатність*. З боку кістково-м'язової системи: часто – спазми м'язів, біль у спині*. З боку сечовидільної системи: часто – порушення функції нирок/ниркова недостатність. З боку обміну речовин: дуже часто – зниження апетиту; часто – зневоднення, гіпокаліємія. Інфекції та інвазії: дуже часто – пароніхія; часто – цистит. Загальні реакції: часто – пірексія; стомлюваність*. Порушення, виявлені під час досліджень: часто - зменшення маси тіла; анемія, нейтропенія, підвищення активності ЛФ. * Дані побічні реакції спостерігалися при проведенні клінічних досліджень, проте зв'язок із прийомом препарату Гіотриф не доведений. ** дані отримані в рамках післяреєстраційного досвіду застосування.Взаємодія з лікарськими засобамиВзаємодія з індукторами/інгібіторами P-глікопротеїну На підставі даних, отриманих in vitro, встановлено, що афатиніб є субстратом Р-глікопротеїну. Зміни концентрацій інших субстратів Р-глікопротеїну в плазмі під час застосування препарату Гіотриф вважається малоймовірним. Клінічні дані вказують, що одночасне застосування сильних інгібіторів або індукторів P-глікопротеїну може змінювати вплив афатинібу. Гіотриф® можна безпечно комбінувати з інгібіторами P-глікопротеїну (такими як ритонавір) одночасно з прийомом або після прийому препарату Гіотриф®. Якщо ж сильні інгібітори P-глікопротеїну (включаючи, наприклад, ритонавір, циклоспорин, кетоконазол, ітраконазол, еритроміцин, верапаміл, хінідин, такролімус, нелфінавір, саквінавір і аміодарон) застосовуються до прийому препарату Гіотриф® у цих випадках Гіотриф необхідно застосовувати з обережністю. Сильні індуктори P-глікопротеїну (включаючи, наприклад, карбамазепін, фенітоїн, фенобарбітал або продирявлений звіробій (Hypericum perforatum) можуть зменшувати експозицію афатинібу. Лікарські транспортні системи Дані, отримані in vitro, свідчать про те, що лікарська взаємодія з афатинібом внаслідок пригнічення транспортних молекул ОАТВ1В1, ОАТР1В3, ОАТР2В1, ОАТ1, ОАТ3, ОСТ1, ОСТ2 та ОСТ3 малоймовірна. Дослідження in vitro показали, що афатиніб є субстратом та інгібітором транспортера білка резистентності до раку молочної залози. Вплив індукторів та інгібіторів ізоферментів CYP на афатиніб Дані, отримані in vitro, свідчать про те, що лікарська взаємодія з афатинібом внаслідок інгібування або індукції ізоферментів CYP лікарськими препаратами, що одночасно застосовуються, малоймовірна. У людини встановлено, що метаболічні реакції, які каталізуються ферментами, грають у метаболізмі афатинібу незначну роль. Приблизно 2% від величини дози афатинібу метаболізувалися FМО3 і шляхом СYР3А4-залежного N-деметилювання вміст метаболітів був настільки низьким, що не визначалося кількісно. UDP-глюкуронозилтрансфераза 1A1 Дані, отримані in vitro, свідчать про те, що лікарська взаємодія з афатинібом внаслідок інгібування UDP-глюкуронозілтрансферази 1А1 є малоймовірною.Спосіб застосування та дозиПрепарат приймають внутрішньо, натще, не менше ніж за 1 годину до їди або через 3 години після їди. Таблетки проковтують повністю, запиваючи водою. У пацієнтів з НМРЛ та позитивним результатом тесту на мутації EGFR, які раніше не отримували терапію інгібіторами тирозинкінази EGFR, рекомендована доза становить 40 мг 1 раз на добу. У пацієнтів з НМРЛ та позитивним результатом тесту на мутації EGFR, які раніше отримували терапію інгібіторами тирозинкінази EGFR, становить 50 мг 1 раз на добу. У пацієнтів із плоскоклітинним НМРЛ, які раніше отримували терапію першої лінії на основі сполук платини, рекомендована доза становить 40 мг 1 раз на добу. Лікування має тривати до прогресування захворювання або розвитку ознак неприйнятної токсичності (див. Таблицю 1). Максимальна добова доза у всіх клінічних випадках становить 50 мг. Підвищення дози У разі переносимості препарату Гіотриф у дозі 40 мг на добу протягом першого циклу лікування, тобто. у разі відсутності діареї, висипу на шкірі, стоматиту та інших викликаних препаратом небажаних явищ (ступінь тяжкості >1 за класифікацією СТСАЕ 1 ) доза препарату може бути збільшена до 50 мг на добу. Дозу не слід збільшувати в тих випадках, коли раніше вона була знижена. Зміна дози у разі розвитку небажаних реакцій Подолати небажані реакції організму (наприклад, важку безперервну діарею або висипання на шкірі) можна шляхом перерви в лікуванні або зменшення дози препарату (таблиця 1). Таблиця 1. Інформація про зміну дози у разі небажаних реакцій Небажане явище, що викликається препаратом (відповідно до класифікації СТСАЕ 1 ) Рекомендована корекція дози препарату Гіотриф ® 1 або 2 ступінь тяжкості Перерва не потрібна 2 Дозування не змінюється 2 ступінь тяжкості ( 3 або нестерпні реакції, що затягнулися) або ≥3 ступеня тяжкості Перерва до зниження ступеня тяжкості до 0/1 2 Відновлення з поступовим зниженням дози щоразу на 10 мг 4 1 Єдині термінологічні критерії для небажаних явищ NCI (NCI Common Terminology Criteria for Adverse Events v 3.0). 2 У разі розвитку діареї слід негайно застосовувати протидіарейні засоби (наприклад, лоперамід). Їхнє застосування триває до припинення діареї. 3 Для діареї – понад 48 год, для висипу – понад 7 днів. 4 Якщо пацієнт не переносить дозу 20 мг на добу, слід мати на увазі остаточну відміну препарату. Якщо у пацієнта розвиваються гострі або посилюються хронічні респіраторні симптоми, слід враховувати можливість розвитку інтерстиціальної хвороби легень (ІХЛ). У цих випадках Гіотриф слід тимчасово скасувати до отримання результатів обстеження. Якщо наявність ІХЛ підтверджується, лікування препаратом слід відмінити. За потреби проводиться відповідне лікування. Пропуск дози Якщо доза препарату пропущена, її слід прийняти того ж дня, як тільки пацієнт згадає про це. Але якщо до прийому наступної запланованої дози залишилося не більше 8 годин, пропущену дозу не слід приймати. Порушення функції нирок Було встановлено, що експозиція афатинібу підвищена у пацієнтів із середньою або тяжкою нирковою недостатністю. У пацієнтів з нирковою недостатністю легкого, середнього або тяжкого ступеня (ШКФ 15-29 мл/хв) зміни початкової дози препарату не потрібні. Необхідно здійснювати спостереження за пацієнтами з тяжкою нирковою недостатністю та проводити корекцію дози лікарського препарату Гіотриф у разі непереносної токсичності. Не рекомендується проводити терапію з використанням лікарського препарату Гіотриф у пацієнтів зі значенням СКФ<15 мл/хв або ж у пацієнтів, які перебувають на діалізі. Порушення функції печінки У пацієнтів з легкими або помірними порушеннями функції печінки (клас А та В за шкалою Чайлд-П'ю) зміни початкової дози препарату не потрібні. У пацієнтів із тяжкими порушеннями функції печінки (клас С за шкалою Чайлд-П'ю) афатиніб не вивчався. Лікування препаратом Гіотриф у цих пацієнтів не рекомендується. Вік, раса, стать Зміна дози в залежності від віку, раси чи статі пацієнтів не потрібна. Альтернативний спосіб прийому Якщо прийом цілих таблеток препарату неможливий, вони можуть бути дисперговані приблизно 100 мл негазованої питної води. Інші рідини цього не використовуються. Таблетку слід помістити у воду, не розламуючи, і періодично розмішувати завись протягом 15 хв доти, доки таблетка не розпадеться на дуже дрібні частки. Отриману завись потрібно прийняти негайно. Склянку слід обполоснути приблизно 100 мл води, яку також потрібно випити. Дисперсія також може застосовуватись за допомогою шлункового зонда.ПередозуванняСимптоми: у клінічних дослідженнях у обмеженої кількості пацієнтів вивчалися дози 160 мг 1 раз на добу протягом 3 днів та 100 мг 1 раз на добу протягом 2 тижнів. Небажаними реакціями, які спостерігалися при прийомі препарату в цих дозах, були, перш за все, шкірні висипання (висипання/акне) та шлунково-кишкові розлади (в основному, діарея). Застосування препарату в дозі 360 мг разом з іншими лікарськими засобами супроводжувалося такими небажаними реакціями: нудота, блювання, астенія, запаморочення, головний біль, біль у животі та підвищення рівня амілази (що перевищував ВГН більш ніж у 1.5 рази). Лікування: при підозрі на передозування необхідно відмінити Гіотриф і проводити симптоматичну терапію. За наявності показань, видалити неабсорбований афатиніб можна шляхом промивання шлунка або індукції блювоти. Специфічного антидоту у разі передозування немає.Запобіжні заходи та особливі вказівкиОцінка статусу мутації EGFR Для оцінки статусу мутації EGFR у пацієнта важливо використовувати добре апробований і надійний метод, щоб уникнути хибнонегативних або хибнопозитивних результатів. Діарея Профілактичне лікування діареї має важливе значення, особливо у перші 6 тижнів терапії з появою перших ознак. Лікування полягає у заповненні втрати води організмом та одночасному застосуванні протидіарейних засобів (лоперамід), дозу яких за необхідності слід підвищувати до максимально рекомендованої. Антидіарейні засоби повинні перебувати в розпорядженні пацієнтів, щоб лікування могло починатися при перших ознаках діареї і продовжуватися доти, доки рідке випорожнення не буде відсутнє протягом 12 годин. У разі розвитку зневоднення може знадобитися внутрішньовенне застосування електролітів і рідин. Шкірні реакції Пацієнтам, які змушені бути на сонці, рекомендується носити сонцезахисний одяг та/або використовувати сонцезахисні екрани. Своєчасне втручання у разі дерматологічних реакцій (наприклад, пом'якшувальні засоби, антибіотики) може дозволити продовжити лікування. У пацієнтів з тривалими або вираженими шкірними реакціями можуть також знадобитися тимчасове переривання терапії, зменшення дози, додаткове терапевтичне втручання та консультація спеціаліста, який має досвід лікування таких дерматологічних реакцій. У разі розвитку у пацієнта серйозного бульозного висипу, пухирів або ексфоліативних змін лікування препаратом слід перервати або припинити. Жіноча підлога, низька маса тіла та супутні порушення функції нирок У жінок, у пацієнтів з нижчою масою тіла та при супутніх порушеннях функції нирок може підвищуватися ризик розвитку небажаних явищ, таких як діарея, висипання/акне та стоматит. За наявності цих факторів ризику рекомендується ретельніший контроль стану пацієнтів. Інтерстиціальні хвороби легень Досліджень у пацієнтів із наявністю ІХЛ в анамнезі не проводилося. Повідомлялося про розвиток ІХЛ або ІХЛ-подібних станів (такі як легенева інфільтрація, пневмоніт, гострий респіраторний дистрес-синдром, алергічний альвеоліт), включаючи фатальні, у пацієнтів, які приймали афатиніб для лікування НМРЛ. Асоційовані з препаратом ІБЛ-подібні небажані явища спостерігалися у 0.7% пацієнтів, які приймали Гіотриф під час клінічних досліджень (включаючи 0.5% пацієнтів з ≥3 ступенем тяжкості за СТСАЕ). У всіх пацієнтів з гострим початком та/або з незрозумілим посиленням легеневих симптомів (задишка, кашель, лихоманка) має проводитися ретельне обстеження для виключення ІХЛ. До завершення цього обстеження прийом препарату слід перервати. Якщо діагноз ІХЛ встановлено, Гіотриф® слід скасувати.При необхідності має призначатись відповідне лікування. Значні порушення функції печінки У пацієнтів із супутніми захворюваннями печінки рекомендується періодична перевірка функції печінки. У разі погіршення функції печінки може знадобитися переривання лікування препаратом. У пацієнтів з тяжкими порушеннями функції печінки лікування препаратом слід припинити. Кератит У разі виникнення таких симптомів, що вперше виникли або посилилися, як запалення очей, сльозотеча, світлобоязнь, нечіткість зору, біль в очах та/або почервоніння очей, пацієнт повинен негайно проконсультуватися з офтальмологом. Якщо діагноз виразкового кератиту підтверджується, лікування препаратом Гіотриф слід перервати або припинити. Необхідно ретельно зважити користь та ризик продовження лікування. У пацієнтів з кератитом, виразковим кератитом або вираженою сухістю очей в анамнезі Гіотриф слід застосовувати з обережністю. Фактором ризику виникнення кератиту та виразок рогівки також є використання контактних лінз. Функція лівого шлуночка серця Інгібування рецептора HER2 може призводити до дисфункції лівого шлуночка. Після одноразового та багаторазового застосування препарату в добовій дозі 50 мг у пацієнтів з рецидивуючими або рефрактерними солідними пухлинами не викликає суттєвого подовження інтервалу QTcF. Змін показників, які викликали б клінічне занепокоєння, не спостерігалося, що свідчить про відсутність суттєвого впливу на інтервал QTcF. Однак у пацієнтів з порушеннями фракції викиду лівого шлуночка або у пацієнтів із серйозними супутніми захворюваннями серця Гіотриф не вивчався. У пацієнтів з факторами ризику захворювань серця та захворюваннями, які можуть порушувати фракцію викиду лівого шлуночка, перед призначенням препарату Гіотриф і під час лікування рекомендується оцінювати фракцію викиду лівого шлуночка.У разі розвитку під час лікування ознак/симптомів ураження серця слід проводити моніторування стану серця, включаючи оцінку фракції викиду лівого шлуночка. У тих випадках, коли значення фракції викиду лівого шлуночка знижуються нижче за нижню межу норми, встановленої в даному медичному закладі, рекомендується консультація кардіолога та розгляд питання про переривання або припинення лікування препаратом. Взаємодія з Р-глікопротеїном Сильні інгібітори Р-глікопротеїну, які призначаються до прийому препарату Гіотриф®, можуть призвести до збільшення експозиції афанітібу і тому мають призначатися з обережністю. При необхідності інгібітори Р-глікопротеїну слід призначати одночасно або після прийому Гіотрифу. Спільний прийом із сильними індукторами Р-глікопротеїну може знижувати експозицію афатинібу. Вплив на здатність до керування автотранспортом та управління механізмами Досліджень щодо впливу препарату на здатність до керування транспортними засобами та іншими потенційно небезпечними видами діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій, не проводилося.Умови відпустки з аптекЗа рецептомВідео на цю тему
5 710,00 грн
221,00 грн
Склад, форма випуску та упаковкаМазь – 10 р. : активні речовини: гліцифон 3 г; допоміжні речовини: медичний вазелін; ланолін безводний. У банках чи тубах алюмінієвих по 10 г.
1 052,00 грн
1 019,00 грн
Склад, форма випуску та упаковкаВ 1 таблетці міститься активна речовина: флутамід 250 мг. У упаковці 84 штук.Фармакотерапевтична групаАнтиандрогенний засіб нестероїдної структури. Блокуючи андрогенові рецептори клітин-мішеней, запобігає розвитку біологічних ефектів ендогенних андрогенів, що призводить до порушення реплікації клітин пухлини. Сприяє зменшенню розмірів та щільності передміхурової залози, перешкоджає розвитку метастатичного процесу. Не має естрогенної, антиестрогенної, гестагенної та антигестагенної активності.ФармакокінетикаПісля прийому внутрішньо швидко і повністю всмоктується із ШКТ. Зв'язування із білками плазми становить 94-96%. Після багаторазового прийому внутрішньо в дозі 250 мг 3 рази на добу рівноважна концентрація флутаміду та його активного метаболіту в плазмі досягалася після 4-ї дози. Метаболізується з утворенням активного метаболіту гідроксифлутаміду та 5 інших метаболітів. Виводиться в основному із сечею, 4.2% дози виводиться з калом протягом 72 годин. У пацієнтів похилого віку T1/2 становить 8 годин після одноразового введення і 9.6 годин при рівноважній концентрації.Клінічна фармакологіяАнтиандрогенний нестероїдний препарат із протипухлинною активністю.Показання до застосуванняПаліативне лікування раку передміхурової залози з метастазами за відсутності попередньої терапії або неефективної гормонотерапії.Протипоказання до застосуванняПідвищена чутливість до флутаміду чи ацетаніліду.Побічна діяЗ боку ендокринної системи: ; гінекомастія та/або галакторея. З боку травної системи: нудота, блювання, жовтяниця, діарея, підвищення активності печінкових трансаміназ. З боку водно-електролітного обміну: ; затримка рідини. Інші: рідко - головний біль, тромбоемболія, порушення функції нирок, порушення сну, підшкірні крововиливи, вовчаковоподібний синдром.Взаємодія з лікарськими засобамиВважають, що можлива лікарська взаємодія при одночасному застосуванні флутаміду з парацетамолом, опіоїдними анальгетиками, НПЗЗ.Спосіб застосування та дозиВнутрішньо по 250 мг 3 рази на добу. Частота та тривалість застосування залежать від схеми лікування.Запобіжні заходи та особливі вказівкиУ період лікування необхідно контролювати функції печінки та нирок. Застосування флутаміду у людини призводить до зменшення кількості сперматозоїдів.Умови відпустки з аптекЗа рецептом
859,00 грн
193,00 грн
Склад, форма випуску та упаковкаКонцентрат для приготування розчину - 1 мл: Активна речовина: іринотекану гідрохлориду тригідрат - 20 мг; Допоміжні речовини: сорбітол – 45 мг, молочна кислота – 900 мкг, натрію гідроксид – до рН3.5, вода д/і – до 1 мл. Концентрат для приготування розчину для інфузій у флаконі темного скла у картонній упаковці – 5 мл.Опис лікарської формиКонцентрат для приготування розчину для інфузій від жовтуватого до жовтого кольору (допускається зелений відтінок), прозорий.Фармакотерапевтична групаІринотекан – напівсинтетичне похідне камптотецину, є специфічним інгібітором клітинного ферменту топоізомерази I. У тканинах препарат метаболізується з утворенням активного метаболіту SN-38, який перевершує за своєю активністю іринотекан. Іринотекан та метаболіт SN-38 стабілізують комплекс топоізомерази I з ДНК, що перешкоджає її реплікації.ФармакокінетикаФармакокінетичний профіль іринотекану не залежить від дози. Розподіл препарату у плазмі дво- або трифазний. Об'єм розподілу – 157 л/м2. Cmax іринотекану і SN-38 досягається до кінця внутрішньовенних інфузій у рекомендованій дозі 350 мг/м2 і становить 7.7 мкг/мл і 56 нг/мл відповідно, а AUC - 34 мкг-год/мл і 451 нг-ч/мл. Метаболізується переважно у печінці під впливом ферменту карбоксиэстеразы до активного метаболіту SN-38. Зв'язок з білками плазми для іринотекану становить приблизно 65%, для його активного метаболіту SN-38 - 95%. Середній T1/2 у першу фазу становить 12 хв, у другу фазу – 2.5 год та в останній фазі – 14.2 год. Середнє значення плазмового кліренсу – 15 л/год/м2. З сечею протягом 24 годин виділяється в середньому 20% незміненого препарату та 0.25% у вигляді метаболіту SN-38. З жовчю виводиться близько 30% препарату,як у незміненому вигляді, так і у вигляді метаболіту SN-38 глюкуроніду. Фторурацил та кальцію фолінат не впливають на фармакокінетику іринотекану.Клінічна фармакологіяПротипухлинний препарат.ІнструкціяІринотекан вводиться у вигляді внутрішньовенної інфузії тривалістю не менше 30 хв і не більше 90 хв. Інструкції щодо приготування розчину для інфузій. Необхідну кількість препарату розбавити в 250 мл 0.5% розчину декстрози або 0.9% розчину хлориду натрію і перемішати отриманий розчин шляхом обертання флакона. Перед введенням розчин має бути візуально оглянуто на прозорість. У разі виявлення осаду препарат повинен бути знищений. Розчин повинен бути використаний відразу після розведення. Якщо розведення виконано з дотриманням правил асептики (наприклад, в установці ламінарного повітряного потоку), розчин Іринотекану може бути використаний у разі зберігання при кімнатній температурі протягом 12 годин (включаючи час інфузій) та у разі зберігання при температурі 2-8° С протягом 24 годин після розкриття флакона з концентратом.Показання до застосуванняМісцевий або метастатичний рак товстої та прямої кишки: У комбінації з фторурацилом та кальцію фолінатом у хворих, які раніше не отримували хіміотерапію; у монотерапії у хворих із прогресуванням хвороби після проведення стандартної протипухлинної терапії.Протипоказання до застосуванняХронічні запальні захворювання кишечника та/або порушення кишкової прохідності; виражене пригнічення кістковомозкового кровотворення; рівень білірубіну в сироватці крові, що перевищує більш ніж 1.5 рази ВГН; загальний стан пацієнтів, що оцінюється за шкалою ВООЗ >2; вагітність та період годування груддю; дитячий вік (дані з безпеки та ефективності у дітей відсутні); підвищена чутливість до іринотекану або до інших компонентів препарату.Побічна діяЗ боку органів кровотворення: нейтропенія спостерігається в середньому у 80% хворих, у тому числі у половини з них відзначається зниження нейтрофілів менше ніж 1000 клітин на 1 мкл. Відновлення числа нейтрофілів зазвичай спостерігається через 7-20 днів від початку лікування. Анемія різного ступеня тяжкості зустрічається в середньому у 60% хворих, тромбоцитопенія – у 7% пацієнтів. Описано один випадок тромбоцитопенії з утворенням антитромбоцитарних антитіл. З боку системи травлення: пізня діарея, що виникає більш ніж через 24 год. (в середньому через 5 днів) після введення препарату є токсичним проявом, що обмежує дозу, і спостерігається приблизно у 87% пацієнтів, при цьому тяжкого ступеня - у 38%. Нудота та блювання виникає зазвичай у перший день введення або через 24 год. у 85% пацієнтів. Повідомлялося про розвиток зневоднення на тлі блювоти та діареї, дуже рідко з розвитком ниркової недостатності, гіпотензії та серцевої недостатності. Можливі біль у животі, анорексія, мукозити, запор. Гострий холінергічний синдром: спостерігається у 9% хворих протягом перших 24 год. після введення препарату і проявляється діареєю, болями в животі, посиленим потовиділенням, міозом, розладом зору, сльозотечею, слинотечею, зниженням артеріального тиску, запамороченням, ознобом та . З боку центральної нервової системи: мимовільні м'язові посмикування або судоми, парестезії, астенія. Алергічні реакції: рідко – шкірний висип і дуже рідко – розвиток анафілактичного шоку. Інші: задишка, підвищення температури тіла, місцеві реакції.Взаємодія з лікарськими засобамиТак як іринотекан має антихолінестеразну активність, можливе збільшення тривалості нейром'язової блокади при спільному застосуванні з солями суксаметонія та антагоністична взаємодія щодо нейром'язової блокади при поєднанні з недеполяризуючими міорелаксантами. При сумісному застосуванні іринотекану з мієлосупресивними лікарськими засобами та променевою терапією посилюється токсична дія на кістковий мозок (лейкопенія, тромбоцитопенія). При сумісному застосуванні іринотекану з глюкокортикостероїдними препаратами (наприклад, з дексаметазоном) підвищується ризик розвитку гіперглікемії (особливо у хворих на цукровий діабет або з непереносимістю глюкози) та лімфоцитопенії. При сумісному застосуванні іринотекану з діуретиками може посилюватись дегідратація, що виникає внаслідок діареї та блювання. Спільний прийом іринотекану та прохлорперазину підвищує ймовірність прояву ознак акатизії. При сумісному застосуванні іринотекану з препаратами рослинного походження на основі звіробою (Hypericum perforatum), а також із протиепілептичними препаратами індукторами CYP3A (карбамазепін, фенобарбітал та фенітоїн) концентрація в плазмі активного метаболіту SN-38 знижується. Спільний прийом іринотекану з атазанавіром, інгібітором ферментів CYP3A4 та UGT1A1, а також з кетоконазолом може спричинити підвищення концентрації в плазмі активного метаболіту SN-38. Іринотекан не слід змішувати з іншими препаратами в одному флаконі.Спосіб застосування та дозиПрепарат призначений лише для дорослих. При виборі дози та режиму введення у кожному індивідуальному випадку слід звертатися до спеціальної літератури. У режимі монотерапії: Іринотекан застосовується у дозі 350 мг/м2 кожні 3 тижні. У складі комбінованої хіміотерапії доза Іринотекану становить: З фторурацилом та кальцію фолінатом при щотижневому введенні – 80 мг/м2; при введенні шляхом тривалої інфузії 1 раз/2 тижні – 180 мг/м2; у комбінації зі струминним введенням фторурацилу та кальцію фолінату – 125 мг/м щотижня. Дози та режим введення фторурацилу та кальцію фолінату докладно описані у спеціальній літературі. Введення Іринотекану не слід проводити доти, доки кількість нейтрофілів у периферичній крові не перевищить 1500 клітин/мкл, і доки не будуть повністю куповані такі ускладнення, як нудота, блювання та особливо діарея. Введення препарату до вирішення всіх побічних явищ можна відкласти на 1-2 тижні. При розвитку на фоні лікування вираженого пригнічення кістковомозкового кровотворення (кількість нейтрофілів менше 500/мкл, та/або кількість лейкоцитів менше 1000/мкл, та/або кількість тромбоцитів менше 100000/мкл), фебрильної нейтропенії (кількість нейтрофі/ поєднанні з підвищенням температури тіла більше 38°С), інфекційних ускладнень, тяжкої діареї, або іншої негематологічної токсичності 3-4 ступеня, наступні дози Іринотекану і при необхідності фторурацилу слід зменшити на 15-20%. Хворі на порушення функції печінки. При рівні білірубіну в сироватці крові перевищує верхню межу норми не більше ніж у 1,5 рази, у зв'язку з підвищеним ризиком розвитку вираженої нейтропенії слід ретельно контролювати показники крові у хворого. При підвищенні рівня білірубіну більш ніж у 1.5 рази – лікування Іринотеканом слід припинити. Хворі на порушення функції нирок. Лікування Іринотеканом проводити не рекомендується, оскільки дані щодо застосування іринотекану у цієї категорії пацієнтів відсутні. Хворі похилого віку. Які-небудь спеціальні інструкції щодо застосування іринотекану у людей похилого віку відсутні. Дозу препарату у кожному даному випадку слід підбирати з обережністю.ПередозуванняОсновні очікувані прояви передозування – нейтропенія та діарея. Специфічний антидот до іринотекану невідомий. Лікування симптоматичне. У разі передозування хворого слід госпіталізувати та ретельно контролювати функцію життєво важливих органів.Запобіжні заходи та особливі вказівкиПроменева терапія (в анамнезі) на область черевної порожнини або тазу, лейкоцитоз, пацієнти жіночої статі (підвищується ризик розвитку діареї). Лікування Іринотеканом слід проводити у спеціалізованих хіміотерапевтичних відділеннях під наглядом лікаря, який має досвід роботи з протипухлинними препаратами. У хворих, які отримують іринотекан, необхідно щотижня робити розгорнутий клінічний аналіз крові та стежити за функцією печінки. Діарея, що виникає як наслідок цитотоксичної дії препарату, зазвичай відзначається не раніше 24 годин після введення іринотекану (у більшості хворих у середньому через 5 днів). При появі першого епізоду рідкого випорожнення необхідно призначення рясного пиття, що містить електроліти, і негайне проведення антидіарейної терапії, що включає прийом лопераміду у високих дозах (4 мг на перший прийом і потім по 2 мг кожні 2 год). Цю терапію продовжують ще протягом не менше 12 годин після останнього епізоду рідкого випорожнення, але не більше 48 годин через можливість розвитку парезу тонкого кишечника. Якщо діарея розцінюється як важка (більше 6 епізодів рідкого випорожнення протягом доби або виражені тенезми), а також якщо вона супроводжується блювотою або лихоманкою,хворий має бути терміново госпіталізований у відділення інтенсивної терапії щодо комплексного лікування, що включає введення антибіотиків широкого спектра дії. При помірній або слабко вираженій діареї (менше 6 епізодів рідкого випорожнення протягом доби та помірні тенезми), яка не купується протягом перших 48 годин, необхідно розпочати прийом антибіотиків широкого спектру дії всередину. При одночасному виникненні діареї та вираженої нейтропенії (кількість лейкоцитів менше 500/мкл) на додаток до антидіарейної терапії з профілактичною метою внутрішньо призначаються антибіотики широкого спектра дії.яка не купірується протягом перших 48 год необхідно розпочати прийом антибіотиків широкого спектра дії внутрішньо. При одночасному виникненні діареї та вираженої нейтропенії (кількість лейкоцитів менше 500/мкл) на додаток до антидіарейної терапії з профілактичною метою внутрішньо призначаються антибіотики широкого спектра дії.яка не купірується протягом перших 48 год необхідно розпочати прийом антибіотиків широкого спектра дії внутрішньо. При одночасному виникненні діареї та вираженої нейтропенії (кількість лейкоцитів менше 500/мкл) на додаток до антидіарейної терапії з профілактичною метою внутрішньо призначаються антибіотики широкого спектра дії. У період лікування іринотеканом не слід приймати препарати на основі звіробою (Hypericum perforatum), протиепілептичні препарати (карбамазепін, фенобарбітал та фенітоїн), атазанавір та кетоконазол, які змінюють кліренс іринотекану. Лоперамід не слід призначати профілактично, у тому числі хворим, у яких діарея відзначалася під час попередніх введень іринотекану. Пацієнта необхідно заздалегідь попередити про можливість розвитку відстроченої діареї. Пацієнти повинні одразу інформувати свого лікаря про виникнення діареї та негайно розпочати відповідне лікування. При неадекватному лікуванні діареї може розвинутись стан, що загрожує життю хворого, особливо якщо діарея розвинулася на тлі нейтропенії. Пацієнтам з фебрильною нейтропенією (температура тіла >38°С та кількість нейтрофілів <1000/мкл) має бути негайно розпочато введення антибіотиків широкого спектра дії в умовах стаціонару. Гострий холінергічний синдром, який зазвичай виникає під час введення препарату або в перші 24 години після введення, швидко та ефективно усувається підшкірним введенням 0.25 мг атропіну (дотримуватися обережності у хворих з бронхіальною астмою). Лікарська форма препарату як допоміжна речовина містить сорбітол, у зв'язку з чим Іринотекан не можна застосовувати у пацієнтів зі спадковою непереносимістю фруктози. Під час лікування Іринотеканом і принаймні протягом трьох місяців після припинення терапії повинні застосовуватися надійні заходи контрацепції. При попаданні Іринотекану на шкіру або слизові оболонки слід негайно промити водою з милом, слизові оболонки просто водою. Пацієнтів необхідно попередити про можливість появи під час лікування Іринотеканом запаморочення та зорових розладів, що розвиваються протягом 24 годин після введення препарату. У разі виникнення цих симптомів пацієнтам рекомендується утриматися від керування автомобілем та занять іншими потенційно небезпечними видами діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови відпустки з аптекЗа рецептом
663,00 грн
193,00 грн
Склад, форма випуску та упаковкаКонцентрат для приготування розчину для інфузій - 1 мл: Активна речовина: іринотекану гідрохлориду тригідрат - 20 мг; Допоміжні речовини: сорбітол – 45 мг; молочна кислота – 0,9 мг; хлористоводнева кислота - qs для коригування значення pH; натрію гідроксид - qs для коригування значення pH; вода для ін'єкцій - qs до 1 мл. В упаковці флакон 5мл.Фармакотерапевтична групаПротипухлинний.Спосіб застосування та дозиВ/в як інфузії тривалістю щонайменше 30 і трохи більше 90 хв. Препарат призначений лише для дорослих. Застосовується як у вигляді монотерапії, так і в комбінації з фторурацилом та кальцієм фолінатом. При виборі дози та режиму вступу слід звертатися до спеціальної літератури. У режимі монотерапії препарат Ірінотел застосовується в дозі 125 мг/м2 щотижня протягом 4 тижнів у вигляді 90-хвилинної внутрішньовенної інфузії з перервою у 2 тижні, а також 350 мг/м2 у вигляді годинної внутрішньовенної інфузії кожні 3 тижні. У складі комбінованої хіміотерапії з фторурацилом та кальцію фолінатом доза препарату Ірінотел становить при щотижневому введенні – 125 мг/м2, при введенні шляхом тривалої інфузії 1 раз на 2 тижні – 180 мг/м2. Дози та режим введення фторурацилу та кальцію фолінату докладно описані у спеціальній літературі. Рекомендації щодо модифікації дози У режимі монотерапії зниження початкової дози препарату Ірінотел від 125 до 100 мг/м2 та від 350 до 300 мг/м2, а також зниження дози від 125 до 100 мг/м2 та від 180 до 150 мг/м2 у режимі комбінованої терапії може бути рекомендовано. у пацієнтів 65 років і старше, при попередній екстенсивній променевій терапії, показник загального стану пацієнта, що дорівнює 2, підвищеної концентрації білірубіну в крові. Введення препарату Ірінотел не слід проводити доти, доки кількість нейтрофілів у периферичній крові не перевищить значення 1500/мкл крові та не будуть повністю куповані такі ускладнення, як нудота, блювання та особливо діарея. Введення препарату до вирішення всіх побічних явищ можна відкласти на 1-2 тижні. У випадку, якщо на фоні лікування розвиваються виражене пригнічення кістковомозкового кровотворення (кількість нейтрофілів менше 500/мкл крові та/або кількість лейкоцитів менше 1000/мкл крові, та/або кількість тромбоцитів менше 100000/мкл) або фебрильна нейтрофілів/кількість 0 і менше у поєднанні з підвищенням температури тіла більше 38 °C) або інфекційні ускладнення, або важка діарея, або інша негематологічна токсичність 3-4 ступеня, подальші дози препарату Ірінотел і, при необхідності,фторурацилу слід зменшити на 15–20%. При появі об'єктивних ознак прогресування пухлинного захворювання або розвитку неприпустимих токсичних проявів лікування препаратом Ірінотел слід припинити. Особливі групи пацієнтів Порушення функції печінки. При концентрації білірубіну в сироватці крові, що перевищує ВГН не більше ніж у 1,5 рази, у зв'язку з підвищеним ризиком розвитку вираженої нейтропенії слід ретельно контролювати показники крові у хворого. При підвищенні концентрації білірубіну більш ніж у 3 рази лікування препаратом Ірінотел слід припинити. Порушення функції нирок. Дані щодо застосування відсутні. Пацієнти похилого віку. Яких-небудь особливостей щодо застосування препарату Іринотел у літніх людей відсутні. Дозу препарату в кожному конкретному випадку слід підбирати з обережністю (див. також рекомендації щодо модифікації дози). Інструкція з приготування розчину для інфузії Розчин препарату Ірінотел повинен готуватись в асептичних умовах. Необхідну кількість препарату слід розбавити в 250 мл 5% розчину декстрози або 0,9% розчину хлориду натрію і перемішати отриманий розчин шляхом обертання контейнера або флакона. Перед введенням розчин повинен бути візуально оглянутий на прозорість, наявність механічних домішок, осад або зміну кольору. У разі виявлення препарат повинен бути утилізований. Після розведення препарат зберігає фізичну та хімічну стабільність протягом 24 годин у разі зберігання при температурі нижче 25 °C та протягом 48 годин у разі зберігання при температурі від 2 до 8 °C. З мікробіологічної точки зору, препарат повинен бути використаний відразу після першого розтину. У випадку, якщо препарат не був використаний відразу, час зберігання зазвичай не перевищує 24 годин при температурі від 2 до 8 °C.Умови відпустки з аптекЗа рецептом
765,00 грн
716,00 грн
Фасування: N1 Упакування: фл. Виробник: Верофарм ТОВ Завод-виробник: Верофарм(Росія) Действующее вещество: Иринотекан. .
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
5 269,00 грн
246,00 грн
Склад, форма випуску та упаковкаКонцентрат - 15 мл: активна речовина: іринотекану гідрохлориду тригідрат 300 мг; допоміжні речовини: сорбітол 675 мг, молочна кислота 13,5 мг, натрію гідроксид та хлористоводнева кислота (кількість, необхідна для pH 3,5), вода для ін'єкцій до 15 мл. По 2,0 мл, 5,0 мл або 15,0 мл препарату поліпропіленові флакони коричневого кольору, закупорені гумовою пробкою. Пробка обжата алюмінієвим ковпачком із пластиковою кришкою типу "фліп-офф". По 1 флакону в картонну пачку разом із інструкцією із застосування.Опис лікарської формиПрозорий, від безбарвного з жовтуватим відтінком до світло-жовтого або світло-зелено-жовтого кольору розчин.ХарактеристикаПротипухлинний засіб рослинного походження (алкалоїд).Фармакотерапевтична групаПротипухлинний засіб - алкалоїд.ФармакокінетикаФармакокінетика іринотекану та SN-38 (його активного метаболіту) була вивчена при 30-хвилинній внутрішньовенній інфузії препарату в дозі 100-750 мг/м2. Фармакокінетичний профіль іринотекану не залежить від дози. Іринотекан метаболізується різними ферментними системами, включаючи естерази, внаслідок чого утворюється метаболіт SN-38. Неактивний метаболіт SN-38G утворюється шляхом опосередкованої урідину дифосфат-глюкуроніл-трансферази 1А1 (УГТ1А1) глюкуронізації. Іринотекан також може піддаватися окисному метаболізму, опосередкованому ізоферментом CYP3A4, що призводить до утворення фармакологічно неактивних продуктів окиснення, один з яких може бути гідролізований карбоксисестеразами з утворенням SN-38. Розподіл іринотекану в плазмі крові дво- або трифазний. Середній період напіввиведення іринотекану в плазмі крові в першу фазу трифазної моделі становить 12 хв, у другу фазу - 2,5 год, в останній фазі - 14,2 год. 350 мг/м2 поверхні тіла. Виділяється нирками у незміненому вигляді (у середньому 19,9%) та у вигляді метаболіту SN-38 (0,25%). З жовчю виводиться близько 30% препарату як у незміненому вигляді, так і у вигляді метаболіту SN-38 глюкуроніду. Зв'язок з білками плазми для іринотекану становить приблизно 65%, для SN-38 - 95%. Фармакокінетичні дослідження підтвердили відсутність впливу фторурацилу та кальцію фолінату на фармакокінетику іринотекану.ФармакодинамікаІринотекан – напівсинтетичне похідне камптотецину – є специфічним інгібітором клітинного ферменту топоізомерази I. У тканинах іринотекан метаболізується з утворенням активного метаболіту SN-38, який перевершує його за своєю активністю. Іринотекан та метаболіт SN-38 стабілізують комплекс топоізомерази I з ДНК, що перешкоджає її реплікації. У дослідах in vivo було показано, що іринотекан також активний щодо пухлин, що експресують Р-глікопротеїн множинної лікарської резистентності (вінкристин- та доксорубіцин-резистентні лейкемії Р388).Показання до застосуванняКампто® ЦС призначений для лікування пацієнтів з місцеворозповсюдженим або метастатичним раком ободової та прямої кишки: у комбінації з фторурацилом та кальцію фолінатом у хворих, які раніше не отримували хіміотерапію; у монотерапії у хворих із прогресуванням хвороби після проведення стандартної протипухлинної терапії.Протипоказання до застосуванняПідвищена чутливість до іринотекану або до інших компонентів препарату; хронічні запальні захворювання кишечника та/або порушення кишкової прохідності; виражене пригнічення кістковомозкового кровотворення; концентрація білірубіну в сироватці крові, що перевищує більш ніж 3 рази верхню межу норми; загальний стан пацієнтів, що оцінюється за шкалою ECOG (Eastern Cooperative Oncology Group) >2; одночасне застосування з вакциною жовтої лихоманки; вагітність та період грудного вигодовування; дитячий вік (дані щодо безпеки та ефективності у дітей відсутні). З обережністю: променева терапія (в анамнезі) на область черевної порожнини або газу (високий ризик розвитку мієлосупресії), лейкоцитоз, пацієнти жіночої статі (підвищується ризик розвитку діареї), ниркова недостатність (дані з безпеки відсутні), гіповолемія, підвищений ризик венозних літній вік.Вагітність та лактаціяІринотекан може призводити до пошкодження плода при застосуванні у вагітних. Адекватних добре контрольованих досліджень застосування іринотекан у вагітних не проводилося. Пацієнтки дітородного віку та їхні партнери повинні використовувати надійні методи контрацепції під час терапії та протягом трьох місяців після завершення лікування. Якщо іринотекан застосовується під час вагітності або вагітність настала в період терапії іринотеканом, пацієнтку слід попередити про можливу шкоду для плода. На час застосування препарату грудне вигодовування слід припинити.Побічна діяЧастота небажаних реакцій представлена за наступною класифікацією: Дуже часто – ≥10%; Часто – ≥1% та < 10%; Нечасто - ≥0,1% та З боку системи кровотворення: дуже часто – нейтропенія, лейкопенія, анемія, тромбоцитопенія. Нейтропенія спостерігалася у 78,7% хворих при монотерапії (при комбінованій хіміотерапії у 82,5%), у тому числі у 22,6% хворих вона була вираженою (кількість нейтрофілів менше 500 клітин/мкл), Нейтропенія була оборотною і не носила кумулятивний характер. Повне відновлення кількості нейтрофілів наставало зазвичай на 22-й день при застосуванні препарату Кампто ЦС в монотерапії і на 7-8 день при застосуванні препарату Кампто ЦС у складі комбінованої хіміотерапії. Гарячка у поєднанні з вираженою нейтропенією була відзначена у 6,2% та 3,4% пацієнтів відповідно. Інфекційні ускладнення при монотерапії мали місце у 103% пацієнтів, у 53% хворих вони поєднувалися з вираженою нейтропенією. При застосуванні препарату Кампто ЦС у монотерапії помірна анемія розвинулася у 58,7% пацієнтів. При застосуванні препарату Кампто ЦС у складі комбінованої хіміотерапії анемія спостерігалась у 97,2%. При застосуванні препарат Кампто ЦС у монотерапії тромбоцитопенія (< 100 000 клітин/мкл) спостерігалася у 7,4% (при комбінованій хіміотерапії у 32,6%) пацієнтів. При застосуванні препарату Кампто ЦС у складі комбінованої хіміотерапії вираженої тромбоцитопенії не спостерігалося. Кількість тромбоцитів відновлюється до 22-го дня. Спостерігався один випадок тромбоцитопенії у поєднанні з утворенням антитромбоцитарних антитіл. Також відзначалися випадки артеріальних та венозних тромбоемболічних ускладнень (включаючи стенокардію, тромбоз артерій, інсульт, порушення мозкового кровообігу, тромбофлебіт глибоких вен нижніх кінцівок, тромбоемболія судин нижніх кінцівок, зупинка серця, легеневої артерії, раптова смерть, тромбофлебіт, тромбоз, судинні порушення. З боку шлунково-кишкового тракту: нудота, блювання, діарея, біль у животі, анорексія, мукозити, запори, кандидоз шлунково-кишкового тракту, гикавка. Повідомлялося про рідкісні випадки розвитку псевдомембранозного коліту, кишкової непрохідності, кровотеч із шлунково-кишкового тракту, перфорації кишечника, підвищення активності амілази або ліпази. Діарея, що виникає пізніше, ніж через 24 години після застосування препарату (відстрочена діарея), є дозолімітуючим токсичним ефектом препарату Кампто ЦС. При застосуванні препарату у монотерапії тяжка діарея спостерігалася у 20% хворих (при комбінованій терапії у 13,1%). Середній час до появи першого рідкого випорожнення після введення препарату Кампто ЦС склало 5 днів. При застосуванні препарату в монотерапії приблизно у 10% пацієнтів, які застосовували протиблювотні засоби, мали місце виражені нудота та блювання. При застосуванні препарату Кампто ЦС у складі комбінованої хіміотерапії виражені нудота та блювання спостерігалися рідше: у 2,1% та 2,8% пацієнтів відповідно. Гострий холінергічний синдром, що виявляється такими симптомами, як рання діарея (діарея, що виникає протягом 8 годин після введення іринотекану), біль у животі, кон'юнктивіт, риніт, зниження артеріального тиску, брадикардія, вазодилатація, посилена перистальтика кишечника, посилення , запаморочення, розлад зору, міоз, сльозотеча, слинотеча спостерігався у 9% хворих, які отримували Кампто® ЦС у монотерапії та у складі комбінованої хіміотерапії лише у 1,4% хворих. Усі ці симптоми зникали після введення атропіну. З боку нервової системи: мимовільні м'язові посмикування чи судоми, парестезії, астенія, порушення ходи, сплутаність свідомості, біль голови. З боку органів дихання: задишка, легеневі інфільтрати, риніт. Алергічні реакції: рідко – шкірний висип, шкірні прояви, анафілактичний шок та анафілактоїдні реакції. Інші: алопеція, лихоманка, минущі порушення мови, місцеві реакції, транзиторне підвищення активності трансаміназ, лужної фосфатази, гаммаглутамілтрансферази, концентрації білірубіну, креатиніну та азоту сечовини в сироватці крові, гіпокаліємія, гіпомагніємія, гіпонатрієм, гіпонатрієм сепсис, непритомні стани, серцево-судинні розлади, інфекції сечостатевої системи, біль у ділянці грудної клітки, синдром лізису пухлини. У поодиноких випадках спостерігалося порушення функції нирок та розвиток гострої ниркової недостатності, гіпотонії або недостатності кровообігу у пацієнтів, які перенесли епізоди зневоднення, пов'язаного з діареєю та/або блюванням або у пацієнтів із сепсисом. Небажані ефекти, що виникають на тлі комбінованої терапії іринотеканом і капецитабіном (додаткові до тих, які зазвичай спостерігаються при застосуванні капецитабіну в монотерапії або що виникають частіше при комбінованій терапії, ніж при монотерапії капецитабіном): тромбоз/тромбоемболія, реакції гіперчутливості, і нейтропенія.Взаємодія з лікарськими засобамиТак як іринотекан має антихолінестеразну активність, можливе збільшення тривалості нейром'язової блокади при спільному застосуванні з солями суксаметонія та антагоністична взаємодія щодо нейром'язової блокади при поєднанні з недеполяризуючими міорелаксантами. При сумісному застосуванні іринотекану з мієлосупресивними лікарськими засобами та променевою терапією посилюється токсична дія на кістковий мозок (лейкопенія, тромбоцитопенія). При сумісному застосуванні іринотекану з глюкокортикостероїдними препаратами (наприклад, з дексаметазоном) підвищується ризик розвитку гіперглікемії (особливо у хворих на цукровий діабет або зі зниженою толерантністю до глюкози) та лімфоцитопенії. При сумісному застосуванні іринотекану з діуретиками може посилюватись дегідратація, що виникає внаслідок діареї та блювання. Спільне застосування проносних препаратів на фоні терапії іринотеканом може посилювати частоту або тяжкість діареї. Спільний прийом іринотекану та прохлорперазину підвищує ймовірність прояву ознак акатизії. При сумісному застосуванні іринотекану з препаратами рослинного походження на основі Звіробою продірявленого (Hypericum perforatum), а також із протисудомними препаратами – індукторами ізоферменту CYP3A (карбамазепін, фенобарбітал та фенітоїн) – концентрація в плазмі активного мета8. Слід оцінити можливість прийому протисудомних препаратів, що не індукують ізоферменти, або перехід на них як мінімум за тиждень до початку терапії іринотеканом у пацієнтів, які потребують лікування протисудомними препаратами. Звіробій продірявлений не слід приймати одночасно з іринотеканом, його слід відмінити як мінімум за тиждень до початку терапії іринотеканом. Іринотекан та активний метаболіт SN-38 метаболізуються за допомогою ізоферменту CYP3A4 та УГТ1А1. Одночасне застосування іринотекану та інгібіторів ізоферменту CYP3A4 та/або УГТ1А1 може призводити до підвищення системної експозиції іринотекану та активного метаболіту SN-38. Це слід брати до уваги при застосуванні іринотекану з такими препаратами. Спільний прийом іринотекану з атазанавіром, інгібітором ізоферментів CYP3A4 та УГТ1А1, а також з кетоконазолом може спричинити підвищення концентрації у плазмі активного метаболіту SN-38. Це необхідно враховувати при одночасному прийомі вказаних препаратів. Слід припинити прийом кетоконазолу як мінімум за тиждень до початку терапії і не приймати кетоконазол протягом терапії іринотеканом. Іринотекан не слід змішувати з іншими препаратами в одному флаконі. Введення живої або ослабленої вакцини пацієнтам, які проходять курс лікування протипухлинними засобами, включаючи іринотекан, може призвести до серйозних або фатальних інфекцій. Необхідно уникати вакцинації живою вакциною у хворих, які отримують іринотекан. Вбита або інактивована вакцина може бути введена, проте відповідь на таку вакцину може бути ослаблена. При одночасному застосуванні іринотекану та бевацизумабу не було відзначено значного впливу бевацизумабу на фармакокінетику іринотекану та його метаболіту SN-38, проте це не виключає підвищення взаємної токсичності. Взаємодії, характерні для всіх протипухлинних препаратів У пацієнтів з пухлинними захворюваннями застосування антикоагулянтів є звичайною практикою через підвищений ризик розвитку тромботичних явищ. Якщо показано застосування антагоністів вітаміну К, слід частіше контролювати значення Міжнародного Нормалізованого Відносини (МНО). Це пов'язано з тим, що дана група препаратів має вузький терапевтичний індекс, а також у зв'язку з високою внутрішньоіндивідуальною варіабельністю здатності до тромбоутворення крові та можливістю взаємодії між пероральними антикоагулянтами та препаратами протипухлинної терапії. Одночасне застосування протипоказано: вакцина жовтої лихоманки: ризик розвитку системної реакції на вакцини, у тому числі з легальним результатом. Одночасне застосування не рекомендується: живі ослаблені вакцини (крім вакцини жовтої лихоманки): ризик розвитку системних захворювань, можливо з летальним результатом (наприклад, інфекцій). Такий ризик підвищується у пацієнтів, імунітет яких ослаблений основним захворюванням. У таких пацієнтів слід застосовувати інактивовані вакцини (наприклад, проти поліомієліту); фенітоїн: ризик загострення судом у зв'язку зі зниженням абсорбції фенітоїну у шлунково-кишковому тракті на фоні одночасного застосування з протипухлинними препаратами або підвищений ризик збільшення токсичності на тлі активнішого метаболізму в печінці, індукованого фенітоїном. Слід застосовувати обережно: циклоспорин, такролімус: значна імуносупресія з ризиком лімфопроліферації. Немає інформації, що іринотекан схильний до впливу цетуксимабу або навпаки.Спосіб застосування та дозиПрепарат призначений лише для дорослих. Кампто® ЦС застосовується як у вигляді монотерапії, так і у комбінації з фторурацилом та фолінатом кальцію. При виборі дози та режиму вступу слід звертатися до спеціальної літератури. Кампто ЦС вводиться у вигляді внутрішньовенної інфузії тривалістю не менше 30 хвилин і не більше 90 хвилин. У режимі монотерапії препарат Кампто ЦС застосовується в дозі 125 мг/м2 поверхні тіла щотижня протягом 4 тижнів у вигляді 90-хвилинної внутрішньовенної інфузії з перервою в 2 тижні, а також 350 мг/м2 у вигляді годинної внутрішньовенної інфузії кожні 3 тижні. У складі комбінованої хіміотерапії з фторурацилом та кальцію фолінатом доза препарату Кампто® ЦС становить при щотижневому введенні 125 мг/м2, при введенні шляхом тривалої інфузії 1 раз на 2 тижні – 180 мг/м2. Дози та режим введення фторурацилу та кальцію фолінату докладно описані у спеціальній літературі. При будь-якій із запропонованих схем застосування препарату Кампто® ЦС терапію слід продовжувати доти, доки відзначається відповідь на лікування або не спостерігається зростання пухлини. Слід постійно контролювати стан пацієнта при розвитку токсичності, яка не усувається зниженням дози препарату та підтримуючою терапією. Рекомендації щодо модифікації дози У режимі монотерапії зниження початкової дози Кампто® ЦС від 125 мг/м2 до 100 мг/м2 та від 350 мг/м2 до 300 мг/м2, а також зниження дози від 125 мг/м2 до 100 мг/м2 та від 180 мг/м2 м2 до 150 мг/м2 в режимі комбінованої терапії може бути рекомендовано у пацієнтів у віці 65 років і старше, за попередньої екстенсивної променевої терапії, за показником загального стану пацієнта, що дорівнює 2, при підвищеній концентрації білірубіну в крові, при супутньому раку шлунка. При застосуванні препарату Кампто® ЦС у комбінації з капецитабіном у пацієнтів віком 65 років і старше слід знизити дозу капецитабіну до 800 мг/м3 двічі на добу, відповідно до інструкції щодо застосування капецитабіну. Також слід звернутися до рекомендацій щодо застосування капецитабіну у комбінованій терапії у спеціальній літературі. Введення препарату Кампто® ЦС не слід проводити доти, доки кількість нейтрофілів у периферичній крові не перевищить 1500 клітин/мкл крові, і доки не будуть повністю куповані такі ускладнення, як нудота, блювання та особливо діарея. Введення препарату до вирішення всіх побічних явищ можна відкласти на 1-2 тижні. У випадку, якщо на фоні лікування розвивається виражене пригнічення кістковомозкового кровотворення (кількість нейтрофілів менше 500/мкл крові та/або кількість лейкоцитів менше 1000/мкл крові, та/або кількість тромбоцитів менше 100000/мкл) або фебрильна нейтрофіни0 /мкл і менше у поєднанні з підвищенням температури тіла більше 38 °С), або інфекційні ускладнення, або важка діарея, або інша негематологічна токсичність 3-4 ступеня,наступні дози препарату Кампто ЦС і при необхідності фторурацилу слід знизити на 15-20%. При появі об'єктивних ознак прогресування злоякісного новоутворення або розвитку неконтрольованої токсичності терапію Кампто ЦС слід припинити. Хворі з порушенням функції печінки При концентрації білірубіну в сироватці крові, що перевищує верхню межу норми не більше ніж у 1,5 рази, у зв'язку з підвищеним ризиком розвитку вираженої нейтропенії слід ретельно контролювати показники крові у хворого. При підвищенні концентрації білірубіну більш ніж у 3 рази лікування препаратом Кампто® ЦС слід припинити. Хворі з порушенням функції нирок Дані щодо безпеки та ефективності відсутні. Препарат слід застосовувати з обережністю. Препарат не рекомендується хворим, які отримують гемодіаліз. Хворі похилого віку Якихось особливостей застосування препарату Кампто® ЦС у людей похилого віку відсутні. Дозу препарату у кожному даному випадку слід підбирати з обережністю. Необхідно ретельно контролювати стан пацієнтів у віці 65 років та старше у зв'язку з підвищеним ризиком розвитку ранньої діареї у цієї групи пацієнтів. Інструкція з приготування розчину для інфузій Розчин препарату Кампто ЦС повинен готуватися в асептичних умовах. Необхідну кількість препарату слід розбавити в 250 мл 5% розчину декстрози або 0,9% розчину хлориду натрію і перемішати отриманий розчин шляхом обертання контейнера або флакона. Перед введенням розчин має бути візуально оглянуто на прозорість. У разі виявлення осаду препарат має бути утилізовано. Розчин препарату Кампто ЦС повинен бути використаний відразу після розведення. Білі розведення виконано з дотриманням правил асептики (наприклад, в установці ламінарного повітряного потоку), розчин препарату Кампто® ЦС може бути використаний протягом 12 годин (включаючи час інфузії) у разі зберігання при кімнатній температурі, та протягом 24 годин після розтину флакона з концентратом при зберіганні за температури 2-8 °С.ПередозуванняОсновні очікувані прояви передозування – нейтропенія та діарея. Специфічний антидот до іринотекану невідомий. Лікування симптоматичне. У разі передозування хворого слід госпіталізувати та ретельно контролювати функцію життєво важливих органів.Запобіжні заходи та особливі вказівкиЛікування препаратом Кампто® ЦС повинно проводитись у спеціалізованих хіміотерапевтичних відділеннях під наглядом лікаря, який має досвід роботи з протипухлинними препаратами. У хворих, які отримують Кампто ЦС, необхідно щотижня оцінювати розгорнутий клінічний аналіз крові та стежити за функцією печінки. Діарея, що виникає як наслідок цитотоксичної дії препарату (відстрочена діарея), зазвичай відзначається не раніше 24 годин після введення препарату Кампто ЦС (у більшості хворих в середньому через 5 днів). При появі першого епізоду рідкого випорожнення необхідно призначення рясного пиття, що містить електроліти, і негайне проведення протидіарейної терапії, що включає прийом лопераміду у високих дозах (4 мг на перший прийом і потім 2 мг кожні 2 години). Цю терапію продовжують ще протягом не менше 12 годин після останнього епізоду рідкого випорожнення, але не більше 48 годин через можливість розвитку парезу тонкої кишки. Якщо діарея розцінюється як важка (більше 6 епізодів рідкого випорожнення протягом доби або виражені тенезми), а також якщо вона супроводжується блюванням або лихоманкою,хворий повинен бути терміново госпіталізований для проведення комплексного лікування, що включає запровадження антибіотиків широкого спектра дії. При помірній або слабко вираженій діареї (менше 6 епізодів рідкого випорожнення протягом доби та помірні тенезми), яка не усувається протягом перших 48 годин, необхідно розпочати прийом антибіотиків широкого спектра дії внутрішньо, при цьому хворого рекомендується госпіталізувати. При одночасному виникненні діареї та вираженої нейтропенії (кількість лейкоцитів менше 500 клітин/мкл крові) на додаток до антидіарейної терапії з профілактичною метою внутрішньо призначаються антибіотики широкого спектра дії. Лоперамід не слід призначати профілактично, у тому числі хворим, у яких діарея відзначалася під час попередніх введень препарату Кампто ЦС.включає введення антибіотиків широкого спектра дії. При помірній або слабко вираженій діареї (менше 6 епізодів рідкого випорожнення протягом доби та помірні тенезми), яка не усувається протягом перших 48 годин, необхідно розпочати прийом антибіотиків широкого спектра дії внутрішньо, при цьому хворого рекомендується госпіталізувати. При одночасному виникненні діареї та вираженої нейтропенії (кількість лейкоцитів менше 500 клітин/мкл крові) на додаток до антидіарейної терапії з профілактичною метою внутрішньо призначаються антибіотики широкого спектра дії. Лоперамід не слід призначати профілактично, у тому числі хворим, у яких діарея відзначалася під час попередніх введень препарату Кампто ЦС.включає введення антибіотиків широкого спектра дії. При помірній або слабко вираженій діареї (менше 6 епізодів рідкого випорожнення протягом доби та помірні тенезми), яка не усувається протягом перших 48 годин, необхідно розпочати прийом антибіотиків широкого спектра дії внутрішньо, при цьому хворого рекомендується госпіталізувати. При одночасному виникненні діареї та вираженої нейтропенії (кількість лейкоцитів менше 500 клітин/мкл крові) на додаток до антидіарейної терапії з профілактичною метою внутрішньо призначаються антибіотики широкого спектра дії. Лоперамід не слід призначати профілактично, у тому числі хворим, у яких діарея відзначалася під час попередніх введень препарату Кампто ЦС.При помірній або слабко вираженій діареї (менше 6 епізодів рідкого випорожнення протягом доби та помірні тенезми), яка не усувається протягом перших 48 годин, необхідно розпочати прийом антибіотиків широкого спектра дії внутрішньо, при цьому хворого рекомендується госпіталізувати. При одночасному виникненні діареї та вираженої нейтропенії (кількість лейкоцитів менше 500 клітин/мкл крові) на додаток до антидіарейної терапії з профілактичною метою внутрішньо призначаються антибіотики широкого спектра дії. Лоперамід не слід призначати профілактично, у тому числі хворим, у яких діарея відзначалася під час попередніх введень препарату Кампто ЦС.При помірній або слабко вираженій діареї (менше 6 епізодів рідкого випорожнення протягом доби та помірні тенезми), яка не усувається протягом перших 48 годин, необхідно розпочати прийом антибіотиків широкого спектра дії внутрішньо, при цьому хворого рекомендується госпіталізувати. При одночасному виникненні діареї та вираженої нейтропенії (кількість лейкоцитів менше 500 клітин/мкл крові) на додаток до антидіарейної терапії з профілактичною метою внутрішньо призначаються антибіотики широкого спектра дії. Лоперамід не слід призначати профілактично, у тому числі хворим, у яких діарея відзначалася під час попередніх введень препарату Кампто ЦС.При одночасному виникненні діареї та вираженої нейтропенії (кількість лейкоцитів менше 500 клітин/мкл крові) на додаток до антидіарейної терапії з профілактичною метою внутрішньо призначаються антибіотики широкого спектра дії. Лоперамід не слід призначати профілактично, у тому числі хворим, у яких діарея відзначалася під час попередніх введень препарату Кампто ЦС.При одночасному виникненні діареї та вираженої нейтропенії (кількість лейкоцитів менше 500 клітин/мкл крові) на додаток до антидіарейної терапії з профілактичною метою внутрішньо призначаються антибіотики широкого спектра дії. Лоперамід не слід призначати профілактично, у тому числі хворим, у яких діарея відзначалася під час попередніх введень препарату Кампто ЦС. Пацієнта необхідно заздалегідь попередити про можливість розвитку відстроченої діареї. Пацієнти повинні одразу інформувати свого лікаря про виникнення діареї та негайно розпочати відповідне лікування. При неадекватному лікуванні діареї може розвинутись стан, що загрожує життю хворого, особливо якщо діарея розвинулася на тлі нейтропенії. Пацієнтам з фебрильною нейтропенією (температура тіла >38 °С та кількість нейтрофілів При розвитку гострого холінергічного синдрому, ознаками розвитку якого є поява ранньої діареї та сукупності таких симптомів, як пітливість, спастичні болі в животі, сльозотеча, міоз та підвищене слиновиділення, за відсутності протипоказань показано призначення 0,25 мг атропіну підшкірно. Слід бути обережним при застосуванні препарату у пацієнтів з бронхіальною астмою. У пацієнтів із вказівками на розвиток гострого холінергічного синдрому в анамнезі, у тому числі й у тяжкій формі, перед призначенням препарату Кампто ЦС рекомендовано профілактичне введення атропіну. Перед кожним циклом терапії препаратом Кампто ЦС рекомендується профілактичне призначення протиблювотних препаратів. Їх необхідно приймати у день проведення терапії щонайменше за 30 хвилин до введення іринотекану. Також слід розглянути питання необхідності прийому протиблювотних препаратів надалі за потребою. Пацієнтів, у яких на тлі відстроченої діареї розвивається блювання, слід негайно госпіталізувати для лікування. Так як лікарська форма препарату як допоміжна речовина містить сорбітол, Кампто ЦС не можна застосовувати у пацієнтів зі спадковою непереносимістю фруктози. На фоні застосування іринотекану відзначали підвищення концентрації креатиніну в плазмі крові, а також азоту сечовини крові. Також відзначали рідкісні випадки гострої ниркової недостатності. Дані ефекти зазвичай можна пояснити інфекційними ускладненнями, а також дегідратацією, спричиненою нудотою, блюванням або діареєю. Крім того, наголошували на розвитку недостатності функції нирок при синдромі лізису пухлини. Пацієнти, гомозиготні по 28 алелі гена УГТ1А1 повинні отримувати звичайну стартову дозу препарату. Проте таких пацієнтів слід ретельно спостерігати щодо розвитку гематологічної токсичності. Слід розглянути можливість застосування менших доз у пацієнтів, які раніше мали симптоми гематологічної токсичності під час попереднього лікування. Для даної популяції пацієнтів немає чітких рекомендацій щодо корекції дози та зменшення дози препарату слід проводити на підставі індивідуальної переносимості лікування. У період лікування препаратом Кампто® ЦС не слід приймати препарати на основі Звіробою продірявленого (Hypericum perforatum) (необхідно відмінити як мінімум за тиждень до початку терапії іринотеканом), протиепілептичні препарати (карбамазепін, фенобарбітал та фенітоїн), атазанавір та мінімум за один тиждень до початку терапії іринотеканом), які змінюють кліренс іринотекану. Під час лікування препаратом Кампто® ЦС та принаймні протягом 3 місяців після припинення терапії слід застосовувати надійні методи контрацепції. При приготуванні розчину препарату Кампто® ЦС та поводженні з препаратом так само, як і при використанні інших протипухлинних засобів, слід бути обережним. Необхідно користуватися рукавичками, маскою та окулярами. При попаданні розчину препарату Кампто ЦС або інфузійного розчину на шкіру відразу ж промийте з водою з милом. При попаданні препарату Кампто ЦС або його розчину на слизові оболонки негайно промийте їх водою. Усі матеріали, використані для приготування розчину та для його введення, повинні бути піддані утилізації відповідно до стандартної процедури утилізації цитотоксичних препаратів, прийнятої в цьому стаціонарі. Вплив на здатність до керування автотранспортом та управління механізмами Пацієнтів необхідно попередити про можливість появи під час лікування препаратом Кампто® ЦС запаморочення та зорових розладів, що розвиваються протягом 24 годин після введення препарату Кампто® ЦС. Застосування препарату Кампто ЦС може провокувати розвиток судом. При виникненні зазначених симптомів пацієнтам рекомендується утриматися від керування транспортними засобами та іншими механізмами, а також бути обережними при зайнятті потенційно небезпечними видами діяльності.Умови відпустки з аптекЗа рецептомВідео на цю тему
997,00 грн
281,00 грн
Склад, форма випуску та упаковкаКонцентрат - 5 мл: активна речовина: іринотекану гідрохлориду тригідрат 100 мг; допоміжні речовини: сорбітол 225 мг, молочна кислота 4,5 мг, натрію гідроксид та хлористоводнева кислота (кількість, необхідна для pH 3,5), вода для ін'єкцій до 5 мл. По 2,0 мл, 5,0 мл або 15,0 мл препарату поліпропіленові флакони коричневого кольору, закупорені гумовою пробкою. Пробка обжата алюмінієвим ковпачком із пластиковою кришкою типу "фліп-офф". По 1 флакону в картонну пачку разом із інструкцією із застосування.Опис лікарської формиПрозорий, від безбарвного з жовтуватим відтінком до світло-жовтого або світло-зелено-жовтого кольору розчин.ХарактеристикаПротипухлинний засіб рослинного походження (алкалоїд).Фармакотерапевтична групаПротипухлинний засіб - алкалоїд.ФармакокінетикаФармакокінетика іринотекану та SN-38 (його активного метаболіту) була вивчена при 30-хвилинній внутрішньовенній інфузії препарату в дозі 100-750 мг/м2. Фармакокінетичний профіль іринотекану не залежить від дози. Іринотекан метаболізується різними ферментними системами, включаючи естерази, внаслідок чого утворюється метаболіт SN-38. Неактивний метаболіт SN-38G утворюється шляхом опосередкованої урідину дифосфат-глюкуроніл-трансферази 1А1 (УГТ1А1) глюкуронізації. Іринотекан також може піддаватися окисному метаболізму, опосередкованому ізоферментом CYP3A4, що призводить до утворення фармакологічно неактивних продуктів окиснення, один з яких може бути гідролізований карбоксисестеразами з утворенням SN-38. Розподіл іринотекану в плазмі крові дво- або трифазний. Середній період напіввиведення іринотекану в плазмі крові в першу фазу трифазної моделі становить 12 хв, у другу фазу - 2,5 год, в останній фазі - 14,2 год. 350 мг/м2 поверхні тіла. Виділяється нирками у незміненому вигляді (у середньому 19,9%) та у вигляді метаболіту SN-38 (0,25%). З жовчю виводиться близько 30% препарату як у незміненому вигляді, так і у вигляді метаболіту SN-38 глюкуроніду. Зв'язок з білками плазми для іринотекану становить приблизно 65%, для SN-38 - 95%. Фармакокінетичні дослідження підтвердили відсутність впливу фторурацилу та кальцію фолінату на фармакокінетику іринотекану.ФармакодинамікаІринотекан – напівсинтетичне похідне камптотецину – є специфічним інгібітором клітинного ферменту топоізомерази I. У тканинах іринотекан метаболізується з утворенням активного метаболіту SN-38, який перевершує його за своєю активністю. Іринотекан та метаболіт SN-38 стабілізують комплекс топоізомерази I з ДНК, що перешкоджає її реплікації. У дослідах in vivo було показано, що іринотекан також активний щодо пухлин, що експресують Р-глікопротеїн множинної лікарської резистентності (вінкристин- та доксорубіцин-резистентні лейкемії Р388).Показання до застосуванняКампто® ЦС призначений для лікування пацієнтів з місцеворозповсюдженим або метастатичним раком ободової та прямої кишки: у комбінації з фторурацилом та кальцію фолінатом у хворих, які раніше не отримували хіміотерапію; у монотерапії у хворих із прогресуванням хвороби після проведення стандартної протипухлинної терапії.Протипоказання до застосуванняПідвищена чутливість до іринотекану або до інших компонентів препарату; хронічні запальні захворювання кишечника та/або порушення кишкової прохідності; виражене пригнічення кістковомозкового кровотворення; концентрація білірубіну в сироватці крові, що перевищує більш ніж 3 рази верхню межу норми; загальний стан пацієнтів, що оцінюється за шкалою ECOG (Eastern Cooperative Oncology Group) >2; одночасне застосування з вакциною жовтої лихоманки; вагітність та період грудного вигодовування; дитячий вік (дані щодо безпеки та ефективності у дітей відсутні). З обережністю: променева терапія (в анамнезі) на область черевної порожнини або газу (високий ризик розвитку мієлосупресії), лейкоцитоз, пацієнти жіночої статі (підвищується ризик розвитку діареї), ниркова недостатність (дані з безпеки відсутні), гіповолемія, підвищений ризик венозних літній вік.Вагітність та лактаціяІринотекан може призводити до пошкодження плода при застосуванні у вагітних. Адекватних добре контрольованих досліджень застосування іринотекан у вагітних не проводилося. Пацієнтки дітородного віку та їхні партнери повинні використовувати надійні методи контрацепції під час терапії та протягом трьох місяців після завершення лікування. Якщо іринотекан застосовується під час вагітності або вагітність настала в період терапії іринотеканом, пацієнтку слід попередити про можливу шкоду для плода. На час застосування препарату грудне вигодовування слід припинити.Побічна діяЧастота небажаних реакцій представлена за наступною класифікацією: Дуже часто – ≥10%; Часто – ≥1% та < 10%; Нечасто - ≥0,1% та З боку системи кровотворення: дуже часто – нейтропенія, лейкопенія, анемія, тромбоцитопенія. Нейтропенія спостерігалася у 78,7% хворих при монотерапії (при комбінованій хіміотерапії у 82,5%), у тому числі у 22,6% хворих вона була вираженою (кількість нейтрофілів менше 500 клітин/мкл), Нейтропенія була оборотною і не носила кумулятивний характер. Повне відновлення кількості нейтрофілів наставало зазвичай на 22-й день при застосуванні препарату Кампто ЦС в монотерапії і на 7-8 день при застосуванні препарату Кампто ЦС у складі комбінованої хіміотерапії. Гарячка у поєднанні з вираженою нейтропенією була відзначена у 6,2% та 3,4% пацієнтів відповідно. Інфекційні ускладнення при монотерапії мали місце у 103% пацієнтів, у 53% хворих вони поєднувалися з вираженою нейтропенією. При застосуванні препарату Кампто ЦС у монотерапії помірна анемія розвинулася у 58,7% пацієнтів. При застосуванні препарату Кампто ЦС у складі комбінованої хіміотерапії анемія спостерігалась у 97,2%. При застосуванні препарат Кампто ЦС у монотерапії тромбоцитопенія (< 100 000 клітин/мкл) спостерігалася у 7,4% (при комбінованій хіміотерапії у 32,6%) пацієнтів. При застосуванні препарату Кампто ЦС у складі комбінованої хіміотерапії вираженої тромбоцитопенії не спостерігалося. Кількість тромбоцитів відновлюється до 22-го дня. Спостерігався один випадок тромбоцитопенії у поєднанні з утворенням антитромбоцитарних антитіл. Також відзначалися випадки артеріальних та венозних тромбоемболічних ускладнень (включаючи стенокардію, тромбоз артерій, інсульт, порушення мозкового кровообігу, тромбофлебіт глибоких вен нижніх кінцівок, тромбоемболія судин нижніх кінцівок, зупинка серця, легеневої артерії, раптова смерть, тромбофлебіт, тромбоз, судинні порушення. З боку шлунково-кишкового тракту: нудота, блювання, діарея, біль у животі, анорексія, мукозити, запори, кандидоз шлунково-кишкового тракту, гикавка. Повідомлялося про рідкісні випадки розвитку псевдомембранозного коліту, кишкової непрохідності, кровотеч із шлунково-кишкового тракту, перфорації кишечника, підвищення активності амілази або ліпази. Діарея, що виникає пізніше, ніж через 24 години після застосування препарату (відстрочена діарея), є дозолімітуючим токсичним ефектом препарату Кампто ЦС. При застосуванні препарату у монотерапії тяжка діарея спостерігалася у 20% хворих (при комбінованій терапії у 13,1%). Середній час до появи першого рідкого випорожнення після введення препарату Кампто ЦС склало 5 днів. При застосуванні препарату в монотерапії приблизно у 10% пацієнтів, які застосовували протиблювотні засоби, мали місце виражені нудота та блювання. При застосуванні препарату Кампто ЦС у складі комбінованої хіміотерапії виражені нудота та блювання спостерігалися рідше: у 2,1% та 2,8% пацієнтів відповідно. Гострий холінергічний синдром, що виявляється такими симптомами, як рання діарея (діарея, що виникає протягом 8 годин після введення іринотекану), біль у животі, кон'юнктивіт, риніт, зниження артеріального тиску, брадикардія, вазодилатація, посилена перистальтика кишечника, посилення , запаморочення, розлад зору, міоз, сльозотеча, слинотеча спостерігався у 9% хворих, які отримували Кампто® ЦС у монотерапії та у складі комбінованої хіміотерапії лише у 1,4% хворих. Усі ці симптоми зникали після введення атропіну. З боку нервової системи: мимовільні м'язові посмикування чи судоми, парестезії, астенія, порушення ходи, сплутаність свідомості, біль голови. З боку органів дихання: задишка, легеневі інфільтрати, риніт. Алергічні реакції: рідко – шкірний висип, шкірні прояви, анафілактичний шок та анафілактоїдні реакції. Інші: алопеція, лихоманка, минущі порушення мови, місцеві реакції, транзиторне підвищення активності трансаміназ, лужної фосфатази, гаммаглутамілтрансферази, концентрації білірубіну, креатиніну та азоту сечовини в сироватці крові, гіпокаліємія, гіпомагніємія, гіпонатрієм, гіпонатрієм сепсис, непритомні стани, серцево-судинні розлади, інфекції сечостатевої системи, біль у ділянці грудної клітки, синдром лізису пухлини. У поодиноких випадках спостерігалося порушення функції нирок та розвиток гострої ниркової недостатності, гіпотонії або недостатності кровообігу у пацієнтів, які перенесли епізоди зневоднення, пов'язаного з діареєю та/або блюванням або у пацієнтів із сепсисом. Небажані ефекти, що виникають на тлі комбінованої терапії іринотеканом і капецитабіном (додаткові до тих, які зазвичай спостерігаються при застосуванні капецитабіну в монотерапії або що виникають частіше при комбінованій терапії, ніж при монотерапії капецитабіном): тромбоз/тромбоемболія, реакції гіперчутливості, і нейтропенія.Взаємодія з лікарськими засобамиТак як іринотекан має антихолінестеразну активність, можливе збільшення тривалості нейром'язової блокади при спільному застосуванні з солями суксаметонія та антагоністична взаємодія щодо нейром'язової блокади при поєднанні з недеполяризуючими міорелаксантами. При сумісному застосуванні іринотекану з мієлосупресивними лікарськими засобами та променевою терапією посилюється токсична дія на кістковий мозок (лейкопенія, тромбоцитопенія). При сумісному застосуванні іринотекану з глюкокортикостероїдними препаратами (наприклад, з дексаметазоном) підвищується ризик розвитку гіперглікемії (особливо у хворих на цукровий діабет або зі зниженою толерантністю до глюкози) та лімфоцитопенії. При сумісному застосуванні іринотекану з діуретиками може посилюватись дегідратація, що виникає внаслідок діареї та блювання. Спільне застосування проносних препаратів на фоні терапії іринотеканом може посилювати частоту або тяжкість діареї. Спільний прийом іринотекану та прохлорперазину підвищує ймовірність прояву ознак акатизії. При сумісному застосуванні іринотекану з препаратами рослинного походження на основі Звіробою продірявленого (Hypericum perforatum), а також із протисудомними препаратами – індукторами ізоферменту CYP3A (карбамазепін, фенобарбітал та фенітоїн) – концентрація в плазмі активного мета8. Слід оцінити можливість прийому протисудомних препаратів, що не індукують ізоферменти, або перехід на них як мінімум за тиждень до початку терапії іринотеканом у пацієнтів, які потребують лікування протисудомними препаратами. Звіробій продірявлений не слід приймати одночасно з іринотеканом, його слід відмінити як мінімум за тиждень до початку терапії іринотеканом. Іринотекан та активний метаболіт SN-38 метаболізуються за допомогою ізоферменту CYP3A4 та УГТ1А1. Одночасне застосування іринотекану та інгібіторів ізоферменту CYP3A4 та/або УГТ1А1 може призводити до підвищення системної експозиції іринотекану та активного метаболіту SN-38. Це слід брати до уваги при застосуванні іринотекану з такими препаратами. Спільний прийом іринотекану з атазанавіром, інгібітором ізоферментів CYP3A4 та УГТ1А1, а також з кетоконазолом може спричинити підвищення концентрації у плазмі активного метаболіту SN-38. Це необхідно враховувати при одночасному прийомі вказаних препаратів. Слід припинити прийом кетоконазолу як мінімум за тиждень до початку терапії і не приймати кетоконазол протягом терапії іринотеканом. Іринотекан не слід змішувати з іншими препаратами в одному флаконі. Введення живої або ослабленої вакцини пацієнтам, які проходять курс лікування протипухлинними засобами, включаючи іринотекан, може призвести до серйозних або фатальних інфекцій. Необхідно уникати вакцинації живою вакциною у хворих, які отримують іринотекан. Вбита або інактивована вакцина може бути введена, проте відповідь на таку вакцину може бути ослаблена. При одночасному застосуванні іринотекану та бевацизумабу не було відзначено значного впливу бевацизумабу на фармакокінетику іринотекану та його метаболіту SN-38, проте це не виключає підвищення взаємної токсичності. Взаємодії, характерні для всіх протипухлинних препаратів У пацієнтів з пухлинними захворюваннями застосування антикоагулянтів є звичайною практикою через підвищений ризик розвитку тромботичних явищ. Якщо показано застосування антагоністів вітаміну К, слід частіше контролювати значення Міжнародного Нормалізованого Відносини (МНО). Це пов'язано з тим, що дана група препаратів має вузький терапевтичний індекс, а також у зв'язку з високою внутрішньоіндивідуальною варіабельністю здатності до тромбоутворення крові та можливістю взаємодії між пероральними антикоагулянтами та препаратами протипухлинної терапії. Одночасне застосування протипоказано: вакцина жовтої лихоманки: ризик розвитку системної реакції на вакцини, у тому числі з легальним результатом. Одночасне застосування не рекомендується: живі ослаблені вакцини (крім вакцини жовтої лихоманки): ризик розвитку системних захворювань, можливо з летальним результатом (наприклад, інфекцій). Такий ризик підвищується у пацієнтів, імунітет яких ослаблений основним захворюванням. У таких пацієнтів слід застосовувати інактивовані вакцини (наприклад, проти поліомієліту); фенітоїн: ризик загострення судом у зв'язку зі зниженням абсорбції фенітоїну у шлунково-кишковому тракті на фоні одночасного застосування з протипухлинними препаратами або підвищений ризик збільшення токсичності на тлі активнішого метаболізму в печінці, індукованого фенітоїном. Слід застосовувати обережно: циклоспорин, такролімус: значна імуносупресія з ризиком лімфопроліферації. Немає інформації, що іринотекан схильний до впливу цетуксимабу або навпаки.Спосіб застосування та дозиПрепарат призначений лише для дорослих. Кампто® ЦС застосовується як у вигляді монотерапії, так і у комбінації з фторурацилом та фолінатом кальцію. При виборі дози та режиму вступу слід звертатися до спеціальної літератури. Кампто ЦС вводиться у вигляді внутрішньовенної інфузії тривалістю не менше 30 хвилин і не більше 90 хвилин. У режимі монотерапії препарат Кампто ЦС застосовується в дозі 125 мг/м2 поверхні тіла щотижня протягом 4 тижнів у вигляді 90-хвилинної внутрішньовенної інфузії з перервою в 2 тижні, а також 350 мг/м2 у вигляді годинної внутрішньовенної інфузії кожні 3 тижні. У складі комбінованої хіміотерапії з фторурацилом та кальцію фолінатом доза препарату Кампто® ЦС становить при щотижневому введенні 125 мг/м2, при введенні шляхом тривалої інфузії 1 раз на 2 тижні – 180 мг/м2. Дози та режим введення фторурацилу та кальцію фолінату докладно описані у спеціальній літературі. При будь-якій із запропонованих схем застосування препарату Кампто® ЦС терапію слід продовжувати доти, доки відзначається відповідь на лікування або не спостерігається зростання пухлини. Слід постійно контролювати стан пацієнта при розвитку токсичності, яка не усувається зниженням дози препарату та підтримуючою терапією. Рекомендації щодо модифікації дози У режимі монотерапії зниження початкової дози Кампто® ЦС від 125 мг/м2 до 100 мг/м2 та від 350 мг/м2 до 300 мг/м2, а також зниження дози від 125 мг/м2 до 100 мг/м2 та від 180 мг/м2 м2 до 150 мг/м2 в режимі комбінованої терапії може бути рекомендовано у пацієнтів у віці 65 років і старше, за попередньої екстенсивної променевої терапії, за показником загального стану пацієнта, що дорівнює 2, при підвищеній концентрації білірубіну в крові, при супутньому раку шлунка. При застосуванні препарату Кампто® ЦС у комбінації з капецитабіном у пацієнтів віком 65 років і старше слід знизити дозу капецитабіну до 800 мг/м3 двічі на добу, відповідно до інструкції щодо застосування капецитабіну. Також слід звернутися до рекомендацій щодо застосування капецитабіну у комбінованій терапії у спеціальній літературі. Введення препарату Кампто® ЦС не слід проводити доти, доки кількість нейтрофілів у периферичній крові не перевищить 1500 клітин/мкл крові, і доки не будуть повністю куповані такі ускладнення, як нудота, блювання та особливо діарея. Введення препарату до вирішення всіх побічних явищ можна відкласти на 1-2 тижні. У випадку, якщо на фоні лікування розвивається виражене пригнічення кістковомозкового кровотворення (кількість нейтрофілів менше 500/мкл крові та/або кількість лейкоцитів менше 1000/мкл крові, та/або кількість тромбоцитів менше 100000/мкл) або фебрильна нейтрофіни0 /мкл і менше у поєднанні з підвищенням температури тіла більше 38 °С), або інфекційні ускладнення, або важка діарея, або інша негематологічна токсичність 3-4 ступеня,наступні дози препарату Кампто ЦС і при необхідності фторурацилу слід знизити на 15-20%. При появі об'єктивних ознак прогресування злоякісного новоутворення або розвитку неконтрольованої токсичності терапію Кампто ЦС слід припинити. Хворі з порушенням функції печінки При концентрації білірубіну в сироватці крові, що перевищує верхню межу норми не більше ніж у 1,5 рази, у зв'язку з підвищеним ризиком розвитку вираженої нейтропенії слід ретельно контролювати показники крові у хворого. При підвищенні концентрації білірубіну більш ніж у 3 рази лікування препаратом Кампто® ЦС слід припинити. Хворі з порушенням функції нирок Дані щодо безпеки та ефективності відсутні. Препарат слід застосовувати з обережністю. Препарат не рекомендується хворим, які отримують гемодіаліз. Хворі похилого віку Якихось особливостей застосування препарату Кампто® ЦС у людей похилого віку відсутні. Дозу препарату у кожному даному випадку слід підбирати з обережністю. Необхідно ретельно контролювати стан пацієнтів у віці 65 років та старше у зв'язку з підвищеним ризиком розвитку ранньої діареї у цієї групи пацієнтів. Інструкція з приготування розчину для інфузій Розчин препарату Кампто ЦС повинен готуватися в асептичних умовах. Необхідну кількість препарату слід розбавити в 250 мл 5% розчину декстрози або 0,9% розчину хлориду натрію і перемішати отриманий розчин шляхом обертання контейнера або флакона. Перед введенням розчин має бути візуально оглянуто на прозорість. У разі виявлення осаду препарат має бути утилізовано. Розчин препарату Кампто ЦС повинен бути використаний відразу після розведення. Білі розведення виконано з дотриманням правил асептики (наприклад, в установці ламінарного повітряного потоку), розчин препарату Кампто® ЦС може бути використаний протягом 12 годин (включаючи час інфузії) у разі зберігання при кімнатній температурі, та протягом 24 годин після розтину флакона з концентратом при зберіганні за температури 2-8 °С.ПередозуванняОсновні очікувані прояви передозування – нейтропенія та діарея. Специфічний антидот до іринотекану невідомий. Лікування симптоматичне. У разі передозування хворого слід госпіталізувати та ретельно контролювати функцію життєво важливих органів.Запобіжні заходи та особливі вказівкиЛікування препаратом Кампто® ЦС повинно проводитись у спеціалізованих хіміотерапевтичних відділеннях під наглядом лікаря, який має досвід роботи з протипухлинними препаратами. У хворих, які отримують Кампто ЦС, необхідно щотижня оцінювати розгорнутий клінічний аналіз крові та стежити за функцією печінки. Діарея, що виникає як наслідок цитотоксичної дії препарату (відстрочена діарея), зазвичай відзначається не раніше 24 годин після введення препарату Кампто ЦС (у більшості хворих в середньому через 5 днів). При появі першого епізоду рідкого випорожнення необхідно призначення рясного пиття, що містить електроліти, і негайне проведення протидіарейної терапії, що включає прийом лопераміду у високих дозах (4 мг на перший прийом і потім 2 мг кожні 2 години). Цю терапію продовжують ще протягом не менше 12 годин після останнього епізоду рідкого випорожнення, але не більше 48 годин через можливість розвитку парезу тонкої кишки. Якщо діарея розцінюється як важка (більше 6 епізодів рідкого випорожнення протягом доби або виражені тенезми), а також якщо вона супроводжується блюванням або лихоманкою,хворий повинен бути терміново госпіталізований для проведення комплексного лікування, що включає запровадження антибіотиків широкого спектра дії. При помірній або слабко вираженій діареї (менше 6 епізодів рідкого випорожнення протягом доби та помірні тенезми), яка не усувається протягом перших 48 годин, необхідно розпочати прийом антибіотиків широкого спектра дії внутрішньо, при цьому хворого рекомендується госпіталізувати. При одночасному виникненні діареї та вираженої нейтропенії (кількість лейкоцитів менше 500 клітин/мкл крові) на додаток до антидіарейної терапії з профілактичною метою внутрішньо призначаються антибіотики широкого спектра дії. Лоперамід не слід призначати профілактично, у тому числі хворим, у яких діарея відзначалася під час попередніх введень препарату Кампто ЦС.включає введення антибіотиків широкого спектра дії. При помірній або слабко вираженій діареї (менше 6 епізодів рідкого випорожнення протягом доби та помірні тенезми), яка не усувається протягом перших 48 годин, необхідно розпочати прийом антибіотиків широкого спектра дії внутрішньо, при цьому хворого рекомендується госпіталізувати. При одночасному виникненні діареї та вираженої нейтропенії (кількість лейкоцитів менше 500 клітин/мкл крові) на додаток до антидіарейної терапії з профілактичною метою внутрішньо призначаються антибіотики широкого спектра дії. Лоперамід не слід призначати профілактично, у тому числі хворим, у яких діарея відзначалася під час попередніх введень препарату Кампто ЦС.включає введення антибіотиків широкого спектра дії. При помірній або слабко вираженій діареї (менше 6 епізодів рідкого випорожнення протягом доби та помірні тенезми), яка не усувається протягом перших 48 годин, необхідно розпочати прийом антибіотиків широкого спектра дії внутрішньо, при цьому хворого рекомендується госпіталізувати. При одночасному виникненні діареї та вираженої нейтропенії (кількість лейкоцитів менше 500 клітин/мкл крові) на додаток до антидіарейної терапії з профілактичною метою внутрішньо призначаються антибіотики широкого спектра дії. Лоперамід не слід призначати профілактично, у тому числі хворим, у яких діарея відзначалася під час попередніх введень препарату Кампто ЦС.При помірній або слабко вираженій діареї (менше 6 епізодів рідкого випорожнення протягом доби та помірні тенезми), яка не усувається протягом перших 48 годин, необхідно розпочати прийом антибіотиків широкого спектра дії внутрішньо, при цьому хворого рекомендується госпіталізувати. При одночасному виникненні діареї та вираженої нейтропенії (кількість лейкоцитів менше 500 клітин/мкл крові) на додаток до антидіарейної терапії з профілактичною метою внутрішньо призначаються антибіотики широкого спектра дії. Лоперамід не слід призначати профілактично, у тому числі хворим, у яких діарея відзначалася під час попередніх введень препарату Кампто ЦС.При помірній або слабко вираженій діареї (менше 6 епізодів рідкого випорожнення протягом доби та помірні тенезми), яка не усувається протягом перших 48 годин, необхідно розпочати прийом антибіотиків широкого спектра дії внутрішньо, при цьому хворого рекомендується госпіталізувати. При одночасному виникненні діареї та вираженої нейтропенії (кількість лейкоцитів менше 500 клітин/мкл крові) на додаток до антидіарейної терапії з профілактичною метою внутрішньо призначаються антибіотики широкого спектра дії. Лоперамід не слід призначати профілактично, у тому числі хворим, у яких діарея відзначалася під час попередніх введень препарату Кампто ЦС.При одночасному виникненні діареї та вираженої нейтропенії (кількість лейкоцитів менше 500 клітин/мкл крові) на додаток до антидіарейної терапії з профілактичною метою внутрішньо призначаються антибіотики широкого спектра дії. Лоперамід не слід призначати профілактично, у тому числі хворим, у яких діарея відзначалася під час попередніх введень препарату Кампто ЦС.При одночасному виникненні діареї та вираженої нейтропенії (кількість лейкоцитів менше 500 клітин/мкл крові) на додаток до антидіарейної терапії з профілактичною метою внутрішньо призначаються антибіотики широкого спектра дії. Лоперамід не слід призначати профілактично, у тому числі хворим, у яких діарея відзначалася під час попередніх введень препарату Кампто ЦС. Пацієнта необхідно заздалегідь попередити про можливість розвитку відстроченої діареї. Пацієнти повинні одразу інформувати свого лікаря про виникнення діареї та негайно розпочати відповідне лікування. При неадекватному лікуванні діареї може розвинутись стан, що загрожує життю хворого, особливо якщо діарея розвинулася на тлі нейтропенії. Пацієнтам з фебрильною нейтропенією (температура тіла >38 °С та кількість нейтрофілів При розвитку гострого холінергічного синдрому, ознаками розвитку якого є поява ранньої діареї та сукупності таких симптомів, як пітливість, спастичні болі в животі, сльозотеча, міоз та підвищене слиновиділення, за відсутності протипоказань показано призначення 0,25 мг атропіну підшкірно. Слід бути обережним при застосуванні препарату у пацієнтів з бронхіальною астмою. У пацієнтів із вказівками на розвиток гострого холінергічного синдрому в анамнезі, у тому числі й у тяжкій формі, перед призначенням препарату Кампто ЦС рекомендовано профілактичне введення атропіну. Перед кожним циклом терапії препаратом Кампто ЦС рекомендується профілактичне призначення протиблювотних препаратів. Їх необхідно приймати у день проведення терапії щонайменше за 30 хвилин до введення іринотекану. Також слід розглянути питання необхідності прийому протиблювотних препаратів надалі за потребою. Пацієнтів, у яких на тлі відстроченої діареї розвивається блювання, слід негайно госпіталізувати для лікування. Так як лікарська форма препарату як допоміжна речовина містить сорбітол, Кампто ЦС не можна застосовувати у пацієнтів зі спадковою непереносимістю фруктози. На фоні застосування іринотекану відзначали підвищення концентрації креатиніну в плазмі крові, а також азоту сечовини крові. Також відзначали рідкісні випадки гострої ниркової недостатності. Дані ефекти зазвичай можна пояснити інфекційними ускладненнями, а також дегідратацією, спричиненою нудотою, блюванням або діареєю. Крім того, наголошували на розвитку недостатності функції нирок при синдромі лізису пухлини. Пацієнти, гомозиготні по 28 алелі гена УГТ1А1 повинні отримувати звичайну стартову дозу препарату. Проте таких пацієнтів слід ретельно спостерігати щодо розвитку гематологічної токсичності. Слід розглянути можливість застосування менших доз у пацієнтів, які раніше мали симптоми гематологічної токсичності під час попереднього лікування. Для даної популяції пацієнтів немає чітких рекомендацій щодо корекції дози та зменшення дози препарату слід проводити на підставі індивідуальної переносимості лікування. У період лікування препаратом Кампто® ЦС не слід приймати препарати на основі Звіробою продірявленого (Hypericum perforatum) (необхідно відмінити як мінімум за тиждень до початку терапії іринотеканом), протиепілептичні препарати (карбамазепін, фенобарбітал та фенітоїн), атазанавір та мінімум за один тиждень до початку терапії іринотеканом), які змінюють кліренс іринотекану. Під час лікування препаратом Кампто® ЦС та принаймні протягом 3 місяців після припинення терапії слід застосовувати надійні методи контрацепції. При приготуванні розчину препарату Кампто® ЦС та поводженні з препаратом так само, як і при використанні інших протипухлинних засобів, слід бути обережним. Необхідно користуватися рукавичками, маскою та окулярами. При попаданні розчину препарату Кампто ЦС або інфузійного розчину на шкіру відразу ж промийте з водою з милом. При попаданні препарату Кампто ЦС або його розчину на слизові оболонки негайно промийте їх водою. Усі матеріали, використані для приготування розчину та для його введення, повинні бути піддані утилізації відповідно до стандартної процедури утилізації цитотоксичних препаратів, прийнятої в цьому стаціонарі. Вплив на здатність до керування автотранспортом та управління механізмами Пацієнтів необхідно попередити про можливість появи під час лікування препаратом Кампто® ЦС запаморочення та зорових розладів, що розвиваються протягом 24 годин після введення препарату Кампто® ЦС. Застосування препарату Кампто ЦС може провокувати розвиток судом. При виникненні зазначених симптомів пацієнтам рекомендується утриматися від керування транспортними засобами та іншими механізмами, а також бути обережними при зайнятті потенційно небезпечними видами діяльності.Умови відпустки з аптекЗа рецептомВідео на цю тему
789,00 грн
756,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
3 489,00 грн
144,00 грн
Склад, форма випуску та упаковкаТаблетки, покриті плівковою оболонкою - 1 таб. Активна речовина: капецитабін – 500 мг; Допоміжні речовини: лактоза, мікрокристалічна целюлоза, кроскармелоза натрію, гіпромелоза, магнію стеарат. Склад оболонки: плівкове покриття (гіпромелоза, тальк, титану діоксид (Е171), барвник заліза оксид червоний (Е172), барвник заліза оксид жовтий (Е172)). 120 шт. - Упаковки контурні осередкові, пачки картонні.Фармакотерапевтична групаПротипухлинний засіб. Чинить селективну цитотоксичну дію. У тканині пухлини капецитабін перетворюється на 5-фторурацил під дією тимідинфосфорілази (пухлинного ангіогенного фактора). Активність тимідинфосфорілази в первинній пухлині в 4 рази вища, ніж у здоровій тканині, тому концентрація 5-фторурацилу в пухлинній тканині вища, ніж у здоровій тканині та в плазмі. Як у здорових, так і в пухлинних клітинах 5-фторурацил метаболізується з утворенням 5-фтор-2-дезоксиуридину монофосфату та 5-фторуридину трифосфату, які мають цитотоксичну дію.Клінічна фармакологіяПротипухлинний препарат. Антиметаболіт.Показання до застосуванняМісцево-поширений або метастазуючий рак молочної залози, при неефективності хіміотерапії, що включає паклітаксел та препарат антрациклінового ряду, або за наявності протипоказань до терапії антрациклінами.Протипоказання до застосуванняТяжкі непередбачувані реакції в анамнезі при лікуванні фторпіримідином, підвищена чутливість до капецитабіну та 5-фторурацилу.Вагітність та лактаціяАдекватних та строго контрольованих клінічних досліджень безпеки застосування капецитабіну при вагітності не проводилося. В експериментальних дослідженнях показано, що капецитабін має фетотоксичну та тератогенну дію. Застосування при вагітності не рекомендується. Жінкам дітородного віку під час лікування слід використовувати надійні методи контрацепції. Невідомо, чи виділяється капецитабін із грудним молоком. При необхідності застосування в період лактації слід оцінити очікувану користь лікування для матері та ризик для дитини. Безпека та ефективність застосування капецитабіну у дітей не вивчена.Побічна діяЗ боку травної системи: діарея, нудота, блювання, стоматит, біль у животі, запор, біль в епігастрії, диспепсія, сухість у роті, метеоризм, м'який стілець, анорексія, погіршення апетиту, кандидоз порожнини рота, гіпербілірубінемія, порушення смаку. З боку нервової системи: підвищена стомлюваність, слабкість, виражена сонливість, біль голови, парестезії, запаморочення, порушення сну, астенія. З боку шкіри та підшкірних тканин: долонно-підошовний синдром, дерматит, сухість шкіри, алопеція, свербіж, осередкове лущення, гіперпігментація шкіри, тріщини шкіри. Інші: посилення сльозовиділення, підвищення температури, можливе зневоднення, зменшення маси тіла, можливі задишка, кашель, біль у кінцівках, біль у попереку, міалгії, кардіотоксична дія (найбільш ймовірно у пацієнтів з ІХС), набряки нижніх кінцівок, анемія.Взаємодія з лікарськими засобамиПри одночасному застосуванні капецитабіну з кумариновими антикоагулянтами можливе порушення показників згортання крові та розвиток кровотеч (необхідно регулярно контролювати параметри згортання).Спосіб застосування та дозиСпосіб застосування та режим дозування конкретного препарату залежать від форми випуску та інших факторів. Оптимальний режим дозування визначає лікар. Слід суворо дотримуватися відповідності лікарської форми конкретного препарату, що використовується, показанням до застосування і режиму дозування. Встановлюють індивідуально, залежно від показань та стадії захворювання, стану системи кровотворення, схеми протипухлинної терапії.Запобіжні заходи та особливі вказівкиУ період лікування пацієнтам з легкими та помірними порушеннями функції печінки, зумовленими метастазами у печінку, та особам похилого віку потрібен ретельний контроль лікаря. При помірній або тяжкій гіпербілірубінемії прийом капецитабіну слід тимчасово припинити до відновлення значень до легкого ступеня тяжкості. Безпека та ефективність застосування капецитабіну у дітей не вивчена. Вплив на здатність до керування автотранспортом та управління механізмами З обережністю застосовувати у пацієнтів, які займаються потенційно небезпечними видами діяльності, що потребують високої концентрації уваги та швидкості психомоторних реакцій.Умови відпустки з аптекЗа рецептом
5 199,00 грн
144,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептом. . .
712,00 грн
671,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
579,00 грн
543,00 грн
Склад, форма випуску та упаковкаКонцентрат - 1 мл: Активна речовина Карбоплатин 10 мг. допоміжні речовини: вода д/і до 1 мл. 15 мл – флакони темного скла (1) – пачки картонні.Опис лікарської формиКонцентрат для приготування розчину для інфузій прозорий, безбарвний або жовтого кольору.Фармакотерапевтична групаПротипухлинний засіб алкілуючої дії, що містить платину. Механізм дії пов'язують з утворенням зшивок між сусідніми парами основ гуаніну в ДНК, що призводить до придушення біосинтезу нуклеїнових кислот та загибелі клітин.ФармакокінетикаМетаболізується шляхом гідролізу з утворенням активних сполук, які взаємодіють із ДНК. Зв'язування із білками дуже низьке. Однак платина, що утворюється з карбоплатину, незворотно зв'язується з білками плазми крові та повільно виводиться із мінімальним T1/2 5 днів. T1/2 карбоплатину становить у початковій фазі - 1.1-2 год, у кінцевій фазі - 2.6-5.9 год. Виводиться нирками - 71% протягом 24 год при КК 60 мл/хв і більше.Клінічна фармакологіяПротипухлинний препарат. Алкілююча сполука.Показання до застосуванняРак яєчників, герміногенні пухлини яєчка та яєчників, семінома, злоякісна меланома, пухлини голови та шиї, рак легені, рак шийки та тіла матки, рак сечового міхура, остеогенна саркома.Протипоказання до застосуванняВиражені порушення функції нирок, попередня виражена мієлодепресія, недавня значна крововтрата, вагітність, період лактації (грудного вигодовування), дитячий вік, підвищена чутливість до карбоплатину та препаратів, що містять платину.Вагітність та лактаціяПротипоказане застосування при вагітності та в період лактації (грудного вигодовування). Жінки дітородного віку, які отримують терапію карбоплатином, повинні застосовувати надійні заходи контрацепції. В експериментальних дослідженнях встановлено, що карбоплатин має тератогенну та ембріотоксичну дію.Побічна діяЗ боку системи кровотворення: пригнічення кістковомозкового кровотворення. З боку травної системи: нудота, блювання, стоматит, діарея або запори, абдомінальні болі, зниження апетиту, порушення функції печінки (підвищення активності АСТ, ЛФ та концентрації білірубіну у сироватці крові). З боку нервової системи: астенія, периферична поліневропатія (парестезії, зниження глибоких сухожильних рефлексів), зниження гостроти зору аж до повної втрати зору або втрати здатності розрізняти кольори (покращення або повне відновлення зору зазвичай відбувається протягом декількох тижнів після припинення прийому препарату). у пацієнтів з порушенням функції нирок, які проходили лікування високими дозами карбоплатину, спостерігалася кіркова сліпота, зниження слуху, шум у вухах; Тривала терапія може призвести до кумулятивної нейротоксичності. З боку сечовидільної системи: підвищення концентрацій креатиніну та сечовини у сироватці крові (гострі ураження нирок спостерігалися рідко, ризик появи нефротоксичності на фоні прийому карбоплатину підвищується при збільшенні дози карбоплатину, а також у пацієнтів, які раніше проходили лікування цисплатином). Порушення з боку статевої системи: азооспермія, аменорея. З боку водно-електролітного балансу: гіпокаліємія, гіпокальціємія, гіпонатріємія та гіпомагніємія. Алергічні реакції: еритематозний висип, лихоманка, свербіж, кропив'янка, бронхоспазм, зниження артеріального тиску, анафілактоїдні реакції, алергічні реакції у місці введення; рідко – ексфоліативний дерматит. Інші: зміни смаку, алопеція, грипоподібні симптоми (підвищення температури, лихоманка), гемолітично-уремічний синдром, міалгія/артралгія, серцева недостатність, цереброваскулярні порушення.Взаємодія з лікарськими засобамиПри одночасному застосуванні з препаратами, які мають мієлодепресивну, нефротоксичну дію, можливе взаємне посилення токсичних ефектів.Спосіб застосування та дозиВстановлюють індивідуально, залежно від показань та стадії захворювання, стану системи кровотворення, схеми протипухлинної терапії.Запобіжні заходи та особливі вказівкиЗ обережністю слід застосовувати при пригніченні кістковомозкового кровотворення (в т.ч. на тлі супутньої променевої або хіміотерапії), попередньої терапії нефротоксичними препаратами (наприклад, цисплатином), порушеннях слуху, гострих інфекційних захворюваннях, вірусної, грибкової або бактерійної. ексудативним плевритом, поствакцинальний період. Слід бути обережними при застосуванні карбоплатину у пацієнтів після курсу променевої терапії. Карбоплатин використовують лише під наглядом лікаря, який має досвід проведення хіміотерапії. Перед початком лікування та в ході його необхідно контролювати функцію нирок, картину периферичної крові, неврологічний статус, проводити аудіометрію. Можливі зміни біохімічних показників: підвищення рівня сечовини та креатиніну у сироватці крові, зменшення концентрації магнію, калію, кальцію. На фоні застосування карбоплатину не рекомендується проводити вакцинацію пацієнтів або членів їх сімей.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептом
1 179,00 грн
1 148,00 грн
Склад, форма випуску та упаковкаКонцентрат - 1 мл: Активна речовина Карбоплатин 10 мг. допоміжні речовини: вода д/і до 1 мл. 45 мл - флакони (1) - картонні пачки.Опис лікарської формиКонцентрат для приготування розчину для інфузій прозорий, безбарвний або жовтого кольору.Фармакотерапевтична групаПротипухлинний засіб алкілуючої дії, що містить платину. Механізм дії пов'язують з утворенням зшивок між сусідніми парами основ гуаніну в ДНК, що призводить до придушення біосинтезу нуклеїнових кислот та загибелі клітин.ФармакокінетикаМетаболізується шляхом гідролізу з утворенням активних сполук, які взаємодіють із ДНК. Зв'язування із білками дуже низьке. Однак платина, що утворюється з карбоплатину, незворотно зв'язується з білками плазми крові та повільно виводиться із мінімальним T1/2 5 днів. T1/2 карбоплатину становить у початковій фазі - 1.1-2 год, у кінцевій фазі - 2.6-5.9 год. Виводиться нирками - 71% протягом 24 год при КК 60 мл/хв і більше.Клінічна фармакологіяПротипухлинний препарат. Алкілююча сполука.Показання до застосуванняРак яєчників, герміногенні пухлини яєчка та яєчників, семінома, злоякісна меланома, пухлини голови та шиї, рак легені, рак шийки та тіла матки, рак сечового міхура, остеогенна саркома.Протипоказання до застосуванняВиражені порушення функції нирок, попередня виражена мієлодепресія, недавня значна крововтрата, вагітність, період лактації (грудного вигодовування), дитячий вік, підвищена чутливість до карбоплатину та препаратів, що містять платину.Вагітність та лактаціяПротипоказане застосування при вагітності та в період лактації (грудного вигодовування). Жінки дітородного віку, які отримують терапію карбоплатином, повинні застосовувати надійні заходи контрацепції. В експериментальних дослідженнях встановлено, що карбоплатин має тератогенну та ембріотоксичну дію.Побічна діяЗ боку системи кровотворення: пригнічення кістковомозкового кровотворення. З боку травної системи: нудота, блювання, стоматит, діарея або запори, абдомінальні болі, зниження апетиту, порушення функції печінки (підвищення активності АСТ, ЛФ та концентрації білірубіну у сироватці крові). З боку нервової системи: астенія, периферична поліневропатія (парестезії, зниження глибоких сухожильних рефлексів), зниження гостроти зору аж до повної втрати зору або втрати здатності розрізняти кольори (покращення або повне відновлення зору зазвичай відбувається протягом декількох тижнів після припинення прийому препарату). у пацієнтів з порушенням функції нирок, які проходили лікування високими дозами карбоплатину, спостерігалася кіркова сліпота, зниження слуху, шум у вухах; Тривала терапія може призвести до кумулятивної нейротоксичності. З боку сечовидільної системи: підвищення концентрацій креатиніну та сечовини у сироватці крові (гострі ураження нирок спостерігалися рідко, ризик появи нефротоксичності на фоні прийому карбоплатину підвищується при збільшенні дози карбоплатину, а також у пацієнтів, які раніше проходили лікування цисплатином). Порушення з боку статевої системи: азооспермія, аменорея. З боку водно-електролітного балансу: гіпокаліємія, гіпокальціємія, гіпонатріємія та гіпомагніємія. Алергічні реакції: еритематозний висип, лихоманка, свербіж, кропив'янка, бронхоспазм, зниження артеріального тиску, анафілактоїдні реакції, алергічні реакції у місці введення; рідко – ексфоліативний дерматит. Інші: зміни смаку, алопеція, грипоподібні симптоми (підвищення температури, лихоманка), гемолітично-уремічний синдром, міалгія/артралгія, серцева недостатність, цереброваскулярні порушення.Взаємодія з лікарськими засобамиПри одночасному застосуванні з препаратами, які мають мієлодепресивну, нефротоксичну дію, можливе взаємне посилення токсичних ефектів.Спосіб застосування та дозиВстановлюють індивідуально, залежно від показань та стадії захворювання, стану системи кровотворення, схеми протипухлинної терапії.Запобіжні заходи та особливі вказівкиЗ обережністю слід застосовувати при пригніченні кістковомозкового кровотворення (в т.ч. на тлі супутньої променевої або хіміотерапії), попередньої терапії нефротоксичними препаратами (наприклад, цисплатином), порушеннях слуху, гострих інфекційних захворюваннях, вірусної, грибкової або бактерійної. ексудативним плевритом, поствакцинальний період. Слід бути обережними при застосуванні карбоплатину у пацієнтів після курсу променевої терапії. Карбоплатин використовують лише під наглядом лікаря, який має досвід проведення хіміотерапії. Перед початком лікування та в ході його необхідно контролювати функцію нирок, картину периферичної крові, неврологічний статус, проводити аудіометрію. Можливі зміни біохімічних показників: підвищення рівня сечовини та креатиніну у сироватці крові, зменшення концентрації магнію, калію, кальцію. На фоні застосування карбоплатину не рекомендується проводити вакцинацію пацієнтів або членів їх сімей.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептом
2 796,00 грн
2 765,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. активна речовина: бікалутамід 150 мг; допоміжні речовини: лактози моногідрат 183,0 мг, карбоксиметилкрохмаль натрію 22,5 мг, повідон 15,0 мг, стеарат магнію 4,5 мг; склад оболонки: гіпромелоза 7,5 мг, макрогол 300 1,5 мг, титану діоксид (Е171) 2,3 мг. 14 таблеток у блістері з Ал/ПВХ; по 2 блістери з інструкцією із застосування в картонній пачці з контролем першого розтину.Опис лікарської формиКруглі, двоопуклі таблетки білого кольору, покриті плівковою оболонкою; з гравіюванням логотипу у вигляді закругленої стрілки на одній стороні та Casodex 150 – на іншій.Фармакотерапевтична групаПротипухлинний, антиандрогенний.ФармакокінетикаПісля прийому внутрішньо швидко і повністю всмоктується із ШКТ. Прийом їжі не впливає на всмоктування. (S)-енантіомер виводиться з організму набагато швидше (R)-енантіомер, T1/2 останнього - близько 7 днів. При щоденному прийомі бікалутаміду концентрація (R)-енантіомеру в плазмі збільшується приблизно в 10 разів унаслідок тривалого періоду напіввиведення, що уможливлює прийом препарату 1 раз на добу. При щоденному прийомі бікалутаміду в дозі 50 мг рівноважна концентрація (R)-енантіомер у плазмі становить близько 9 мкг/мл, у дозі 150 мг – приблизно 22 мкг/мл. При рівноважному стані близько 99% всіх енантіомерів, що циркулюють у крові, становить активний (R)-енантіомер. На фармакокінетику (R)-енантіомер не впливають вік, порушення функції нирок, легке та помірне порушення функції печінки. Є дані про те, що у хворих з тяжким порушенням функції печінки сповільнюється елімінація (R)-енантіомер із плазми. Зв'язування з білками плазми високе (для рацемічної суміші 96%, для (R)-енантіомера – 99,6%). Інтенсивно метаболізується в печінці (шляхом окиснення та утворення кон'югатів із глюкуроновою кислотою). Метаболіти виводяться із сечею та жовчю приблизно в рівних співвідношеннях. Середня концентрація (R)-енантіомер у спермі чоловіків, які отримували Касодекс у дозі 150 мг, становить 4,9 мкг/мл. Кількість бікалутаміду, яка потенційно може виявитися у жінок після статевого зв'язку, є низькою і становить приблизно 0,3 мкг/кг (значення даного показника нижче, ніж потрібне для змін розвитку плода у лабораторних тварин).ФармакодинамікаКасодекс являє собою рацемічну суміш з нестероїдною антиандрогенною активністю переважно (R)-енантіомера, не має іншої ендокринної активності. Касодекс зв'язується з рецепторами андрогенів і, не активуючи експресію генів, пригнічує стимулюючий вплив на них андрогенів. Результатом цього є регресія новоутворень передміхурової залози. У деяких пацієнтів припинення прийому Касодекса може призвести до розвитку клінічного синдрому відміни антиандрогенів. При застосуванні Касодекса в добовій дозі 150 мг щодня для лікування пацієнтів з місцево-поширеним (T3–T4, будь-яке N, M0 або будь-яке T, N+, M0) рак передміхурової залози як негайна гормональна або ад'ювантна терапія значно знижується ризик прогресування захворювання та метастазів. у кістки. При місцево-поширеному раку передміхурової залози відзначено тенденцію до поліпшення показників тривалості життя без ознак прогресування захворювання у групах пацієнтів, які приймали Касодекс у дозі 150 мг як негайну або ад'ювантну терапію порівняно зі стандартною терапією (хірургічне лікування, променева терапія). Показано збільшення тривалості життя серед пацієнтів з місцево-поширеним раком передміхурової залози, які отримували Касодекс у дозі 150 мг як негайну монотерапію та як ад'ювантне лікування в комбінації з променевою терапією. Застосування Касодекса в дозі 150 мг у порівнянні з хірургічною кастрацією у пацієнтів з місцево-поширеним неметастатичним раком передміхурової залози не виявило статистично достовірних відмінностей у тривалості життя та часу до прогресування при статистично достовірних перевагах щодо сексуальної функції та фізичного стану.Показання до застосуванняУ комбінації з аналогом ГнРГ (гонадотропін-рилізинг-гормон) або хірургічною кастрацією для лікування поширеного раку передміхурової залози.Протипоказання до застосуванняпідвищена чутливість до бікалутаміду або до інших компонентів препарату; одночасний прийом з терфенадином, астемізолом та цизапридом; не повинен призначатися дітям та жінкам. Обережно: порушення функції печінки.Вагітність та лактаціяКасодекс протипоказаний жінкам і не повинен призначатися вагітним або в період лактації.Побічна діяФармакологічна дія бікалутаміду може обумовлювати такі побічні ефекти: дуже часто (≥10%) - гінекомастія (може зберігатися навіть після припинення терапії, особливо у разі прийому препарату протягом тривалого часу), болючість грудних залоз, припливи крові до обличчя; часто (≥1% та <10%) — діарея, нудота, транзиторне підвищення активності печінкових трансаміназ, холестаз та жовтяниця (описані зміни функції печінки рідко оцінювалися як серйозні, мали транзиторний характер, повністю зникали або зменшувалися при продовженні терапії або після відміни препарату) , свербіння, астенія; при застосуванні препарату в добовій дозі 150 мг – алопеція або відновлення росту волосся, зниження статевого потягу, сексуальна дисфункція, збільшення у вазі; рідко (≥0,1%–<1%) — реакції підвищеної чутливості, включаючи ангіоневротичний набряк та кропив'янку, інтерстиціальні легеневі захворювання; при застосуванні препарату у добовій дозі 150 мг – біль у животі, депресія, диспепсія, гематурія; дуже рідко (≥0,01%–<0,1% – блювота, сухість шкіри (при застосуванні препарату в добовій дозі 150 мг сухість шкіри спостерігається часто), печінкова недостатність (причинно-наслідковий зв'язок із прийомом бікалутаміду достовірно не встановлено). При одночасному застосуванні Касодексу та аналогів ГнРГ можуть спостерігатися також перелічені нижче побічні явища з частотою ≥1% (причинно-наслідковий зв'язок із прийомом препарату не встановлений, деякі із зазначених побічних ефектів зустрічалися у пацієнтів похилого віку). Серцево-судинна система: серцева недостатність. З боку травної системи: анорексія, сухість у роті, диспепсія, запор, метеоризм. З боку нервової системи: запаморочення, біль голови, безсоння, підвищена сонливість. З боку дихальної системи: задишка. З боку сечостатевої системи: сексуальна дисфункція, ніктурія. Порушення з боку кровотворної системи: анемія. З боку шкіри та її придатків: алопеція, висипання, підвищена пітливість, гірсутизм. Інші: цукровий діабет, гіперглікемія, підвищення або зниження маси тіла, біль у животі, біль у грудях, біль у тазовій ділянці, озноб.Взаємодія з лікарськими засобамиНемає даних про фармакокінетичні або фармакодинамічні взаємодії між Касодексом та аналогами ГнРГ. У дослідженнях in vitro показано, що (R)-енантіомер бікалутаміду є інгібітором CYP3A4, меншою мірою впливаючи на активність CYP2C9, 2C19 та 2D6. Потенційної здатності Касодекса до взаємодії з іншими лікарськими препаратами не виявлено, проте при використанні Касодекса протягом 28 днів на фоні прийому мідазоламу AUC мідазоламу збільшується на 80%. Несумісний із терфенадином, астемізолом, цизапридом. Слід бути обережними при призначенні Касодекса одночасно з циклоспорином або БКК. Можливо, потрібне зниження дози цих препаратів, особливо у разі потенціювання або розвитку побічних реакцій. Після початку використання або відміни Касодекса рекомендують проводити ретельний моніторинг концентрації циклоспорину в плазмі та клінічного стану пацієнта. Одночасне застосування Касодексу та препаратів, що пригнічують мікросомальне окиснення ЛЗ, наприклад циметидину або кетоконазолу, може призвести до збільшення концентрації бікалутаміду в плазмі та, можливо, частоти виникнення побічних ефектів. Посилює дію антикоагулянтів кумаринового ряду (варфарин).Спосіб застосування та дозиДорослі чоловіки (у тому числі літні): внутрішньо по 150 мг один раз на добу. Касодекс® 150 мг слід приймати тривало, як мінімум, протягом 2-х років. При появі ознак прогресування захворювання прийом препарату слід припинити. Порушення функції нирок: корекція дози не потрібна. Порушення функції печінки: при легкому порушенні функції печінки корекція дози не потрібна. У пацієнтів із середніми та тяжкими порушеннями функції печінки може спостерігатися підвищена кумуляція препарату Касодекс.ПередозуванняВипадки передозування у людини не описані. Лікування: симптоматична терапія. Специфічного антидоту немає. Проведення діалізу неефективне, т.к. бікалутамід міцно зв'язується з білками і не виводиться із сечею у незміненому вигляді. Показано загальну підтримуючу терапію та моніторинг життєво важливих функцій організму.Запобіжні заходи та особливі вказівкиВраховуючи можливість уповільнення виведення та кумуляції бікалутаміду у хворих із порушенням функції печінки, доцільно періодично оцінювати функцію печінки. Більшість змін функції печінки зустрічаються протягом перших 6 місяців лікування Касодексом. У разі розвитку виражених змін функції печінки приймання Касодекса слід припинити. У пацієнтів із прогресуванням захворювання на тлі підвищення рівня простатаспецифічного антигену необхідно розглянути питання про припинення лікування Касодексом. При призначенні Касодекса пацієнтам, які отримують антикоагулянти кумаринового ряду, рекомендується регулярно контролювати протромбіновий час. Враховуючи можливість інгібування Касодексом активності цитохрому P450 (CYP3A4), слід виявляти обережність при одночасному призначенні Касодекса з препаратами, які переважно метаболізуються за участю CYP3A4. Пацієнтів з непереносимістю лактози необхідно проінформувати, що кожна таблетка Касодекса в дозі 50 мг містить 61 мг моногідрату лактози, в дозі 150 мг - 183 мг. Бікалутамід протипоказаний жінкам і не повинен призначатися вагітним і годуючим матерям. Касодекс не впливає на здатність пацієнтів керувати транспортними засобами або займатися іншими потенційно небезпечними видами діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови відпустки з аптекЗа рецептом
1 055,00 грн
1 010,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. активний інгредієнт: бікалутамід 50 мг; допоміжні інгредієнти: лактози моногідрат 61 мг, карбоксиметилкрохмаль натрію 7,5 мг, повідон 5,0 мг, стеарат магнію 1,5 мг; склад оболонки: гіпромелоза 2,5 мг, макрогол 300 0,5 мг, титану діоксид (Е171) 0,77 мг. 14 таблеток у блістері з Ал/ПВХ; по 2 блістери з інструкцією із застосування в картонній пачці з контролем першого розтину.Опис лікарської формиКруглі, двоопуклі таблетки, вкриті плівковою оболонкою білого кольору, з гравіюванням логотипу у вигляді закругленої стрілки на одній стороні та Cdx – на іншій.Фармакотерапевтична групаПротипухлинний, антиандрогенний.ФармакокінетикаПісля прийому внутрішньо швидко і повністю всмоктується із ШКТ. Прийом їжі не впливає на всмоктування. (S)-енантіомер виводиться з організму набагато швидше (R)-енантіомер, T1/2 останнього - близько 7 днів. При щоденному прийомі бікалутаміду концентрація (R)-енантіомеру в плазмі збільшується приблизно в 10 разів унаслідок тривалого періоду напіввиведення, що уможливлює прийом препарату 1 раз на добу. При щоденному прийомі бікалутаміду в дозі 50 мг рівноважна концентрація (R)-енантіомер у плазмі становить близько 9 мкг/мл, у дозі 150 мг – приблизно 22 мкг/мл. При рівноважному стані близько 99% всіх енантіомерів, що циркулюють у крові, становить активний (R)-енантіомер. На фармакокінетику (R)-енантіомер не впливають вік, порушення функції нирок, легке та помірне порушення функції печінки. Є дані про те, що у хворих з тяжким порушенням функції печінки сповільнюється елімінація (R)-енантіомер із плазми. Зв'язування з білками плазми високе (для рацемічної суміші 96%, для (R)-енантіомера – 99,6%). Інтенсивно метаболізується в печінці (шляхом окиснення та утворення кон'югатів із глюкуроновою кислотою). Метаболіти виводяться із сечею та жовчю приблизно в рівних співвідношеннях. Середня концентрація (R)-енантіомер у спермі чоловіків, які отримували Касодекс у дозі 150 мг, становить 4,9 мкг/мл. Кількість бікалутаміду, яка потенційно може виявитися у жінок після статевого зв'язку, є низькою і становить приблизно 0,3 мкг/кг (значення даного показника нижче, ніж потрібне для змін розвитку плода у лабораторних тварин).ФармакодинамікаКасодекс являє собою рацемічну суміш з нестероїдною антиандрогенною активністю переважно (R)-енантіомера, не має іншої ендокринної активності. Касодекс зв'язується з рецепторами андрогенів і, не активуючи експресію генів, пригнічує стимулюючий вплив на них андрогенів. Результатом цього є регресія новоутворень передміхурової залози. У деяких пацієнтів припинення прийому Касодекса може призвести до розвитку клінічного синдрому відміни антиандрогенів. При застосуванні Касодекса в добовій дозі 150 мг щодня для лікування пацієнтів з місцево-поширеним (T3–T4, будь-яке N, M0 або будь-яке T, N+, M0) рак передміхурової залози як негайна гормональна або ад'ювантна терапія значно знижується ризик прогресування захворювання та метастазів. у кістки. При місцево-поширеному раку передміхурової залози відзначено тенденцію до поліпшення показників тривалості життя без ознак прогресування захворювання у групах пацієнтів, які приймали Касодекс у дозі 150 мг як негайну або ад'ювантну терапію порівняно зі стандартною терапією (хірургічне лікування, променева терапія). Показано збільшення тривалості життя серед пацієнтів з місцево-поширеним раком передміхурової залози, які отримували Касодекс у дозі 150 мг як негайну монотерапію та як ад'ювантне лікування в комбінації з променевою терапією. Застосування Касодекса в дозі 150 мг у порівнянні з хірургічною кастрацією у пацієнтів з місцево-поширеним неметастатичним раком передміхурової залози не виявило статистично достовірних відмінностей у тривалості життя та часу до прогресування при статистично достовірних перевагах щодо сексуальної функції та фізичного стану.Показання до застосуванняяк негайна монотерапія або ад'ювантна терапія у поєднанні з радикальною простатектомією або променевою терапією пацієнтам з місцево-поширеним раком передміхурової залози; як монотерапія для лікування пацієнтів з місцево-поширеним неметастатичним раком передміхурової залози, коли інші медичні втручання не прийнятні або не застосовні.Протипоказання до застосуванняпідвищена чутливість до бікалутаміду або до інших компонентів препарату; одночасний прийом з терфенадином, астемізолом та цизапридом; не повинен призначатися дітям та жінкам. З обережністю: Порушення функції печінки.Вагітність та лактаціяКасодекс протипоказаний жінкам і не повинен призначатися вагітним або в період лактації.Побічна діяФармакологічна дія бікалутаміду може обумовлювати такі побічні ефекти: дуже часто (≥10%) - гінекомастія (може зберігатися навіть після припинення терапії, особливо у разі прийому препарату протягом тривалого часу), болючість грудних залоз, припливи крові до обличчя; часто (≥1% та <10%) — діарея, нудота, транзиторне підвищення активності печінкових трансаміназ, холестаз та жовтяниця (описані зміни функції печінки рідко оцінювалися як серйозні, мали транзиторний характер, повністю зникали або зменшувалися при продовженні терапії або після відміни препарату) , свербіння, астенія; при застосуванні препарату в добовій дозі 150 мг – алопеція або відновлення росту волосся, зниження статевого потягу, сексуальна дисфункція, збільшення у вазі; рідко (≥0,1%–<1%) — реакції підвищеної чутливості, включаючи ангіоневротичний набряк та кропив'янку, інтерстиціальні легеневі захворювання; при застосуванні препарату у добовій дозі 150 мг – біль у животі, депресія, диспепсія, гематурія; дуже рідко (≥0,01%–<0,1% – блювота, сухість шкіри (при застосуванні препарату в добовій дозі 150 мг сухість шкіри спостерігається часто), печінкова недостатність (причинно-наслідковий зв'язок із прийомом бікалутаміду достовірно не встановлено). При одночасному застосуванні Касодексу та аналогів ГнРГ можуть спостерігатися також перелічені нижче побічні явища з частотою ≥1% (причинно-наслідковий зв'язок із прийомом препарату не встановлений, деякі із зазначених побічних ефектів зустрічалися у пацієнтів похилого віку). Серцево-судинна система: серцева недостатність. З боку травної системи: анорексія, сухість у роті, диспепсія, запор, метеоризм. З боку нервової системи: запаморочення, біль голови, безсоння, підвищена сонливість. З боку дихальної системи: задишка. З боку сечостатевої системи: сексуальна дисфункція, ніктурія. Порушення з боку кровотворної системи: анемія. З боку шкіри та її придатків: алопеція, висипання, підвищена пітливість, гірсутизм. Інші: цукровий діабет, гіперглікемія, підвищення або зниження маси тіла, біль у животі, біль у грудях, біль у тазовій ділянці, озноб.Взаємодія з лікарськими засобамиНемає даних про фармакокінетичні або фармакодинамічні взаємодії між Касодексом та аналогами ГнРГ. У дослідженнях in vitro показано, що (R)-енантіомер бікалутаміду є інгібітором CYP3A4, меншою мірою впливаючи на активність CYP2C9, 2C19 та 2D6. Потенційної здатності Касодекса до взаємодії з іншими лікарськими препаратами не виявлено, проте при використанні Касодекса протягом 28 днів на фоні прийому мідазоламу AUC мідазоламу збільшується на 80%. Несумісний із терфенадином, астемізолом, цизапридом. Слід бути обережними при призначенні Касодекса одночасно з циклоспорином або БКК. Можливо, потрібне зниження дози цих препаратів, особливо у разі потенціювання або розвитку побічних реакцій. Після початку використання або відміни Касодекса рекомендують проводити ретельний моніторинг концентрації циклоспорину в плазмі та клінічного стану пацієнта. Одночасне застосування Касодексу та препаратів, що пригнічують мікросомальне окиснення ЛЗ, наприклад циметидину або кетоконазолу, може призвести до збільшення концентрації бікалутаміду в плазмі та, можливо, частоти виникнення побічних ефектів. Посилює дію антикоагулянтів кумаринового ряду (варфарин).Спосіб застосування та дозиДорослі чоловіки (у тому числі літні): При поширеному раку передміхурової залози у комбінації з аналогом ГнРГ або хірургічною кастрацією: внутрішньо по 50 мг один раз на добу. Лікування препаратом Касодекс необхідно розпочинати одночасно з початком прийому аналога ГнРГ або хірургічною кастрацією. При місцеворозповсюдженому раку передміхурової залози: внутрішньо по 150 мг один раз на добу. Касодекс слід приймати тривало, як мінімум, протягом 2-х років. При появі ознак прогресування захворювання прийом препарату слід припинити. Порушення функції нирок: корекція дози не потрібна. Порушення функції печінки: при легкому порушенні функції печінки корекція дози не потрібна. У пацієнтів із середнім та тяжким порушенням функції печінки може спостерігатися підвищена кумуляція препарату Касодекс.ПередозуванняВипадки передозування у людини не описані. Лікування: симптоматична терапія. Специфічного антидоту немає. Проведення діалізу неефективне, т.к. бікалутамід міцно зв'язується з білками і не виводиться із сечею у незміненому вигляді. Показано загальну підтримуючу терапію та моніторинг життєво важливих функцій організму.Запобіжні заходи та особливі вказівкиВраховуючи можливість уповільнення виведення та кумуляції бікалутаміду у хворих із порушенням функції печінки, доцільно періодично оцінювати функцію печінки. Більшість змін функції печінки зустрічаються протягом перших 6 місяців лікування Касодексом. У разі розвитку виражених змін функції печінки приймання Касодекса слід припинити. У пацієнтів із прогресуванням захворювання на тлі підвищення рівня простатаспецифічного антигену необхідно розглянути питання про припинення лікування Касодексом. При призначенні Касодекса пацієнтам, які отримують антикоагулянти кумаринового ряду, рекомендується регулярно контролювати протромбіновий час. Враховуючи можливість інгібування Касодексом активності цитохрому P450 (CYP3A4), слід виявляти обережність при одночасному призначенні Касодекса з препаратами, які переважно метаболізуються за участю CYP3A4. Пацієнтів з непереносимістю лактози необхідно проінформувати, що кожна таблетка Касодекса в дозі 50 мг містить 61 мг моногідрату лактози, в дозі 150 мг - 183 мг. Бікалутамід протипоказаний жінкам і не повинен призначатися вагітним і годуючим матерям. Касодекс не впливає на здатність пацієнтів керувати транспортними засобами або займатися іншими потенційно небезпечними видами діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови відпустки з аптекЗа рецептомВідео на цю тему
44 994,00 грн
204,00 грн
Склад, форма випуску та упаковкаКонцентрат - 1 мл: активна речовина: доксорубіцину гідрохлорид пегільований ліпосомальний -2 мг; допоміжні речовини: натрію карбомоїлметоксиполіетиленглікольдистеароіл-гліцерофосфоетаноламін, фосфатидилхолін, холестерол, амонію сульфат, сахароза, гістидин, хлористоводнева кислота, натрію гідроксид, вода для ін'єкцій. По 20 мг/10 мл або 50 мг/25 мл у флаконах. По 1 або 10 флаконів разом з інструкцією із застосування в картонній пачці.Опис лікарської формиНапівпрозора суспензія червоного кольору.Фармакотерапевтична групаПротипухлинний засіб, антибіотик.ФармакокінетикаПри внутрішньовенному введенні препарату концентрація доксорубіцину в плазмі і площа під кривою "концентрація-час", що відносяться переважно до пегільованого ліпосомального доксорубіцину (відповідно від 90% до 95% виміряного доксорубіцину), істотно вище, ніж при введенні еквіваленту. . Фармакокінетичний профіль препарату вказує на те, що кліренс доксорубіцину із плазми крові визначається ліпосомним носієм. Доксорубіцин стає доступним лише після виходу ліпосом із судинного русла та проникнення їх у тканини. У низьких дозах (10-20 мг/м2) препарат демонструє лінійну фармакокінетику, у більш високих дозах (20-60 мг/м2) – нелінійну. Показники фармакокінетики при введенні в дозі від 10 до 60 мг/м2: кліренс доксорубіцину – в середньому 0,030 л/год/м2(0,008-0,152 л/год/м2); об'єм розподілу -1,93 л/м2(0,96-3,85 л/м2); період напіввиведення –73,9 год (24-231 год). Фармакокінетичні показники при порушенні функції печінки та гіпербілірубінемії незначно відрізняються від фармакокінетичних параметрів при нормальній концентрації загального білірубіну. Ниркова недостатність (кліренс креатиніну 30-156 мл/хв) не впливає на фармакокінетичні параметри. Немає даних щодо фармакокінетики препарату у пацієнтів з кліренсом креатиніну менше 30 мл/хв. Вік пацієнтів (21-75 років) не суттєво впливає на фармакокінетичні показники доксорубіцину.ФармакодинамікаДоксорубіцин – цитотоксичний антрацикліновий антибіотик, що виділяється із Streptomyces peucetius var. caesius. Точний механізм протипухлинної дії доксорубіцину не відомий. Вважають, що цитотоксичний ефект зумовлений його здатністю інгібувати синтез ДНК, РНК та білків шляхом впровадження доксорубіцину між сусідніми парами основ подвійної спіралі ДНК, що перешкоджає розгортанню спіралі для подальшої реплікації. Препарат являє собою пегільовану ліпосомальну форму доксорубіцину, що довго циркулює в крові і забезпечує більш високу концентрацію доксорубіцину в пухлинній тканині, ніж у нормальних тканинах. Ліпосоми містять поверхневі гідрофільні полімери метоксиполіетиленгліколю (МПЕГ). Ці лінійні групи МПЕГ створюють захисну оболонку, що виступає над поверхнею ліпосом, що зменшує можливість взаємодії між ліпідною двошаровою мембраною і компонентами плазми, що захищає ліпосоми від розпізнавання фагоцитарною системою і дозволяє подовжити час циркуляції доксорубіцину в кровотоку. Пегільовані ліпосоми мають також ліпідну матрицю з низькою проникністю та внутрішню водну буферну систему, що в комбінації дозволяє утримувати доксорубіцин усередині ліпосоми під час циркуляції її в кровотоку.Досить малий розмір пегільованих ліпосом (середній діаметр приблизно 100 нм) дозволяє проникати через дефекти кровоносних судин пухлини. Результати експериментальних досліджень свідчать про проникнення пегільованих ліпосом із кровоносних судин та їх кумуляції в пухлини.Показання до застосуванняМетастатичний рак молочної залози за наявності показань до терапії антрациклінами, у тому числі у разі підвищеного ризику кардіологічних ускладнень та при неефективності терапії таксанами. Поширений рак яєчників за неефективності першої лінії хіміотерапії препаратами платини. Прогресуюча множинна мієлома (у комбінації з бортезомібом) у пацієнтів, які отримали принаймні одну лінію хіміотерапії і перенесли трансплантацію кісткового мозку (ТКМ) або не є кандидатами на ТКМ. СНІД-асоційована саркома Капоші у пацієнтів з низьким рівнем CD4 (Протипоказання до застосуванняПідвищена чутливість до якогось із компонентів препарату; дитячий вік до 18 років; вагітність; період грудного вигодовування; Саркома Капоші, що піддається місцевому лікуванню або системному лікуванню альфа інтерфероном. З обережністю: недостатність кровообігу; попереднє застосування інших антрациклінів; одночасне застосування з препаратами, що мають цитотоксичний (особливо мієлотоксичний) ефект; пригнічення кістковомозкового кровотворення (в т.ч. інфільтрація кісткового мозку пухлинними клітинами, що передує хіміо- або променева терапія), паразитарні та інфекційні захворювання вірусної, грибкової або бактеріальної природи (нині або недавно перенесені, включаючи нещодавній контакт з , оперізувальний герпес (віремічна фаза), вітряна віспа, кір, амебіаз, стронгілоїдоз (встановлений або підозрюваний), подагра (в т.ч. в анамнезі), уратний нефроуролітіаз (в т.ч. в анамнезі), захворювання серця (кардито може відзначатись при нижчих сумарних дозах), печінкова недостатність; цукровий діабет.Вагітність та лактаціяЗастосування препарату Келікс при вагітності не рекомендується. Жінки дітородного віку повинні використовувати методи контрацепції, якщо пацієнтка або її партнер отримують терапію препаратом Келікс і протягом 6 місяців після закінчення лікування. Невідомо, чи виділяється препарат із грудним молоком, тому для запобігання потенційним важким реакціям немовляти на препарат Келікс® жінки повинні припинити годування груддю в період терапії препаратом Келікс®.Побічна діяДані про небажані реакції, що спостерігалися під час клінічних досліджень Нижче перераховані небажані явища, зазначені в ході клінічних досліджень та систематизовані щодо кожної із систем органів залежно від частоти народження, з використанням наступної класифікації: Дуже часто (>1/10); Часто (>1/100, 1/1000, 1/10000, Небажані явища, що спостерігалися в ході клінічних досліджень застосування препарату Келікс для лікування хворих на рак молочної залози: Інфекції та інвазії – часто: фарингіт, фолікуліт, грибкові інфекції, гарячкові висипання на шкірі (не герпетичні), інфекції верхніх дихальних шляхів. Порушення з боку крові та лімфатичної системи – часто: лейкопенія, анемія, нейтропенія, тромбоцитопенія, тромбоцитемія. Порушення з боку нервової системи: - часто: парестезія, периферична нейропатія, припливи; Нечасто: сонливість. Порушення з боку органу зору: - Часто: сльозотеча, затуманений зір. Порушення з боку серця - Часто: шлуночкова аритмія. Порушення з боку дихальної системи, органів грудної клітки та середостіння - Часто: задишка, носова кровотеча. Порушення з боку обміну речовин та харчування - Дуже часто: анорексія. Порушення з боку шлунково-кишкового тракту: - Дуже часто: нудота, блювання, стоматит; Часто: виразка слизової оболонки порожнини рота, біль у животі, запор, діарея, диспепсія, біль у ротовій порожнині. Порушення з боку шкіри та підшкірних тканин - Дуже часто: алопеція, долонно-підошовний синдром, висипання; Часто: еритема, сухість шкіри, порушення пігментації, свербіж, зміна забарвлення шкіри, бульозний висип, дерматит, еритематозний висип, ураження нігтів, луската шкіра. Порушення з боку скелетно-м'язової та сполучної тканин - Часто: судоми ніг, біль у кістках, м'язовий біль. Порушення з боку репродуктивної системи та молочної залози - Часто: біль у молочній залозі. Загальні розлади та реакції у місці введення - Дуже часто: стомлюваність, астенія, запалення слизових оболонок; Часто: слабкість, лихоманка, біль, зниження маси тіла, набряк, набряк у ділянці ніг Клінічно значущі відхилення лабораторних показників (ступеня III та IV) у цій групі хворих на рак молочної залози включали підвищення концентрації загального білірубіну (2,4%) та активності аспартатамінотрансферази (1,6%). Підвищення активності аланінамінотрансферази відзначалося рідше (< 1%). Не відзначалося клінічно значущого підвищення рівня сироваткового креатиніну. Небажані явища, що спостерігалися в ході клінічних досліджень застосування препарату Келікс для лікування хворих на рак яєчників: Інфекції та інвазії: - Часто: інфекції, кандидоз слизової оболонки порожнини рота, оперізувальний лишай, інфекції сечовивідних шляхів, інші інфекції (в т.ч. грибкові інфекції, інфекції нижніх дихальних шляхів). Порушення з боку крові та лімфатичної системи - Дуже часто: лейкопенія, анемія, нейтропенія, тромбоцитопенія; Нерідко: гіпохромна анемія. Порушення з боку нервової системи: Часто: парестезія, сонливість, головний біль, запаморочення, нейропатія, підвищення артеріального тиску. Порушення з боку дихальної системи, органів грудної клітки та середостіння – часто: фарингіт, задишка, посилення кашлю. Порушення з боку шлунково-кишкового тракту: - Дуже часто: стоматит, запор, діарея, нудота, блювання; Часто: біль у животі, диспепсія, виразка порожнини рота, езофагіт, гастрит, дисфагія, сухість у роті, метеоризм, гінгівіт, спотворення смаку. Порушення з боку шкіри та підшкірних тканин - Дуже часто: долонно-підошовний синдром, алопеція, висипання; Часто: сухість шкіри, зміна забарвлення шкіри, везикулобулезний висип, свербіж, ексфоліативний дерматит, шкірні порушення, макулопапулярний висип, пітливість, вугри, шкірні виразки. Порушення з боку імунної системи: - Часто: алергічні реакції. Порушення з боку обміну речовин та харчування - Дуже часто: анорексія; Часто: дегідратація, кахексія. Порушення психіки - Часто: тривога, депресія, безсоння. Порушення з боку органу зору: - Часто: кон'юнктивіт. Порушення з боку серця: Часто: серцево-судинні розлади. Порушення з боку судин: - Часто: вазодилатація. Порушення з боку скелетно-м'язової та сполучної тканини - Часто: біль у спині, міалгія. Порушення з боку нирок та сечовивідних шляхів - Часто: дизурія. Порушення з боку статевих органів та молочної залози - Часто: вагініт. Загальні розлади та порушення у місці введення - Дуже часто: астенія, порушення з боку слизових оболонок; Часто: лихоманка, біль, озноб, біль у грудній клітці, нездужання, периферичні набряки. Вплив на результати лабораторних та інструментальних досліджень: - Часто: зниження маси тіла. Клінічно значущі відхилення лабораторних показників, що відзначалися у хворих на рак яєчників у ході клінічних досліджень препарату Келікс, включали підвищення загального білірубіну (зазвичай у хворих з метастазами в печінці) (5%) та рівнів креатиніну сироватки (5%). Підвищення ACT відзначалися менш часто (<1%). Сепсис при лейкопенії відзначався нечасто (<1%). Небажані явища, що спостерігалися в ході клінічних досліджень застосування препарату Келікс для лікування пацієнтів з множинною мієломою Інфекції та інвазії - Часто: простий герпес, оперізуючий лишай, назофарингіт, кандидоз порожнини рота, пневмонія, інфекція верхніх дихальних шляхів. Порушення з боку крові та лімфатичної системи - Дуже часто: анемія, нейтропенія, тромбоцитопенія; Часто: фебрильна нейтропенія, лейкопенія, лімфопенія. Порушення з боку обміну речовин та харчування - Дуже часто: анорексія; Часто: зниження апетиту, зневоднення, гіперкаліємія, гіпокальціємія, гіпокаліємія, гіпомагніємія, гіпонатріємія. Порушення психіки - Часто: тривога, безсоння. Порушення з боку нервової системи: - Дуже часто: головний біль, невралгія, периферична сенсорна нейропатія; Часто: запаморочення, дизестезія, дисгевзія, гіпестезія, загальмованість, нейропатія, парестезія, периферична нейропатія, полінейропатія, непритомність. Порушення з боку органу зору: - Часто: кон'юнктивіт. Порушення з боку судин: - Часто: припливи, зниження артеріального тиску, підвищення артеріального тиску, ортостатична гіпотензія, флебіт. Порушення з боку дихальної системи, органів грудної клітки та середостіння - Часто: кашель, задишка, носова кровотеча, задишка при фізичному навантаженні. Порушення з боку шлунково-кишкового тракту Дуже часто: нудота, блювання, діарея, стоматит, запор; Часто: біль у животі, диспепсія, біль у верхній частині живота, виразка порожнини рота, сухість у роті, дисфагія, афтозний стоматит. Порушення з боку шкіри та підшкірних тканин - Дуже часто: долонно-підошовний синдром, висипання; Часто: сухість шкіри, свербіж, папульозний висип, алергічний дерматит, еритема, гіперпігментація шкіри, петехії, алопеція, медикаментозна висипка. Порушення з боку скелетно-м'язової та сполучної тканини - Часто: артралгія, м'язові спазми, м'язова слабкість, м'язово-скелетний біль у ділянці грудної клітки, м'язово-скелетний біль, міалгія, біль у кінцівках. Порушення з боку репродуктивної системи та молочної залози - Часто: еритема мошонки. Загальні розлади та порушення у місці введення - Дуже часто: астенія, стомлюваність, пірексія; Часто: озноб, гіпертермія, грипоподібне захворювання, нездужання, периферичні набряки. Вплив на результати лабораторних та інструментальних досліджень: - Часто: підвищення активності аланінамінотрансферази в крові, підвищення активності аспартатамінотрансферази в крові, підвищення концентрації креатиніну в крові, зниження фракції викиду, зниження маси тіла. Небажані явища, що спостерігалися в ході клінічних досліджень застосування препарату Келікс для лікування пацієнтів зі СНІД-асоційованою саркомою Капоші: Інфекції та інвазії: - Часто: кандидоз порожнини рота. Порушення з боку крові та лімфатичної системи - Дуже часто: нейтропенія, анемія, лейкопенія; Часто: тромбоцитопенія. Порушення з боку обміну речовин та харчування - Часто: анорексія. Порушення психіки - Часто: сплутаність свідомості. Порушення з боку нервової системи: - Часто: запаморочення; Нечасто: парестезія. Порушення з боку органу зору: - Часто: ретиніт. Порушення з боку судин: - Часто: вазодилатація. Порушення з боку дихальної системи, органів грудної клітки та середостіння - Часто: задишка. Порушення з боку шлунково-кишкового тракту Дуже часто: нудота; Часто: діарея, стоматит, блювання, виразка слизової оболонки порожнини рота, біль у ділянці живота, глосит, запор, нудота та блювання. Порушення з боку шкіри та підшкірних тканин - Часто: алопеція, висипання; Нечасто: долонно-підошовний синдром. Загальні розлади та порушення в місці введення: - Часто: астенія, лихоманка, гострі реакції на інфузію. Вплив на результати лабораторних та інструментальних досліджень - Часто: втрата маси тіла. Гематологічні токсичні явища можуть вимагати зниження дози або припинення терапії. Слід тимчасово припинити терапію препаратом Келікс® у пацієнтів при абсолютній кількості нейтрофілів < 1000 /мм3 та/або кількості тромбоцитів 5 %) відзначалися у клінічних дослідженнях препарату Келікс® і можуть бути пов'язані з опортуністичними інфекціями у популяції пацієнтів зі СНІДом. Оппортуністичні інфекції (ОІ) відзначалися у пацієнтів зі СНІД-асоційованою саркомою Капоші після застосування препарату Келікс®, і часто відмічаються у пацієнтів з обумовленим імунофіцитом ВІЛ. Найбільш часто відзначалися ОІ у клінічних дослідженнях були кандидоз, цитомегаловірусна інфекція, простий герпес, пневмонія, спричинена Pneumocystis carinii та комплекс mycobacterium avium. Клінічно значущі лабораторні порушення часто (>5%) відзначалися у клінічних дослідженнях препарату Келікс®. Вони включали підвищення активності лужної фосфатази та підвищення активності ACT та концентрації білірубіну, які вважалися пов'язаними з основним захворюванням, а не з прийомом препарату Келікс. Зниження рівня гемоглобіну та числа тромбоцитів відзначалися рідко. Дані післяреєстраційного спостереження. Небажані реакції, що відзначалися під час постмаркетингового застосування препарату Келікс® та систематизовані щодо кожної із систем органів залежно від частоти народження, з використанням наступної класифікації наведені нижче: Дуже часто (>1/10); Часто (>1/100, 1/1000, 1/10000, Порушення з боку судин: У пацієнтів із злоякісними пухлинами відзначається підвищення ризику розвитку тромбоемболії. У пацієнтів, які приймають препарат Келікс®, нечасто спостерігаються випадки тромбофлебіту та тромбозу вен, а також емболії легень. Порушення з боку шкіри та підшкірних тканин: Серйозні шкірні порушення, включаючи поліморфну еритему, синдром Стівенса-Джонсона та токсичний епідермальний некроліз, відзначалися дуже рідко. Вторинні новоутворення порожнини рота: У пацієнтів при тривалому (більше одного року) застосуванні препарату Келікс® або у пацієнтів, які отримали сумарну дозу препарату Келікс® більше 720 мг/м2, дуже рідко спостерігалися випадки вторинного раку порожнини рота.Взаємодія з лікарськими засобамиПри сумісному застосуванні доксорубіцину з циклофосфамідом або таксанами у хворих із солідними пухлинами (включаючи рак яєчників та рак молочної залози) збільшення токсичності не виявлено. Тим не менш, слід враховувати, що препарат Келікс, як і інші препарати доксорубіцину гідрохлориду, може посилювати токсичну дію інших протипухлинних препаратів. Є повідомлення про загострення індукованого циклофосфамідом геморагічного циститу та підвищення гепатотоксичності меркаптопурину у пацієнтів зі СНІД-асоційованою саркомою Капоші при терапії стандартним доксорубіцином гідрохлоридом. Слід виявляти обережність при одночасному застосуванні будь-яких інших цитостатиків, особливо мієлотоксичних агентів. Препарат не можна змішувати з іншими розчинами, крім 5% розчину декстрози для інфузій.Спосіб застосування та дозиВнутрішньовенно краплинно. Препарат не можна вводити струминно або у нерозведеному вигляді. Лікування продовжують до появи ознак прогресування чи розвитку неприйнятної токсичності. Препарат Келікс® має унікальні фармакокінетичні властивості і не повинен замінюватись іншими формами доксорубіцину гідрохлориду. Лікування препаратом Келікс® повинно проводитись лише під наглядом кваліфікованого лікаря-онколога, який має досвід проведення цитостатичної терапії. Рак молочної залози або рак яєчників При раку молочної залози та раку яєчників препарат вводиться внутрішньовенно в дозі 50 мг/м2 1 раз на 4 тижні, до прогресії хвороби і поки що зберігається допустима переносимість. При розрахунковій дозі менше 90 мг концентрат розводять у 250 мл розчину 5% декстрози для інфузій; при дозі 90 мг і більше - 500 мл розчину 5% декстрози для інфузій. Для зниження ризику інфузійних реакцій перше введення здійснюють зі швидкістю не більше 1 мг/хв. За відсутності реакцій наступні інфузії можна проводити протягом 60 хв. Повторне введення препарату пацієнтам, у яких відзначалися інфузійні реакції на попереднє введення, слід проводити таким чином: 5% розрахункової дози повільно вводять протягом 15 хв. За відсутності реакцій, введення продовжують з подвоєною швидкістю протягом ще 15 хв. При добрій переносимості інфузію продовжують протягом наступної години (загальний час введення -90 хв). Наступні інфузії препарату Келікс можуть бути проведені протягом 60 хвилин. Множинна мієлома При лікуванні множинної мієломи препарат вводять у дозі 30 мг/м2 на 4 день тритижневого циклу у поєднанні з бортезомібом (1,3 мг/м2 в 1, 4, 8 та 11 дні). Препарат вводиться одразу після бортезомібу протягом 1 години. Проведення терапії показано доти, доки спостерігається ефект від лікування, що проводиться, при його допустимій переносимості. При розрахунковій дозі менше 90 мг концентрат розводять у 250 мл 5% (50 мг/мл) розчину декстрози для інфузій; при дозі 90 мг і більше - 500 мл 5% (50 мг/мл) розчину декстрози для інфузій. Внутрішньовенний катетер та систему краплинного введення між введенням бортезомібу та доксорубіцину слід промити розчином 5 % декстрози. При неможливості введення доксорубіцину і бортезомібу на 4 день циклу їх введення можна відкласти на 48 год. Якщо введення бортезомібу було проведено пізніше часу, позначеного схемою терапії, то наступне введення бортезомібу повинно здійснюватися не раніше ніж через 72 години після введення останньої дози препарату. Перша інфузія препарату Келікс може бути призначена протягом 90 хвилин за схемою: 10 мл перші 10 хв; 20 мл наступні 10 хвилин; 40 мл наступні 10 хвилин; потім кількість розчину, що залишилася, протягом 60 хвилин. У подальшому доза препарату Келікс може бути введена протягом 1 години. Якщо відзначається виникнення реакцій на проведення інфузії препаратом Келікс®, інфузію зупиняють та після зникнення симптомів призначають препарат Келікс® за наступною схемою: 10 мл за перші 10 хв; 20 мл за наступні 10 хв; 40 мл за наступні 10 хв; потім кількість розчину, що залишилася, за 60 хвилин. Інфузія може вводитись через центральний або периферичний венозний катетер. СНІД-асоційована саркома Капоші Препарат вводиться внутрішньовенно в дозі 20 мг/м2 1 раз кожні 2-3 тижні, до прогресії хвороби і поки що зберігається допустима переносимість. Слід уникати інтервалів між дозуванням менше 10 днів, оскільки в даному випадку можливе накопичення препарату в організмі та підвищення його токсичності. Для досягнення терапевтичного ефекту курс лікування становитиме 2-3 місяці. Лікування слід продовжувати для підтримки терапевтичного ефекту. Концентрат розводять у 250 мл 5% розчину декстрози для інфузій та вводять у вигляді внутрішньовенних інфузій протягом 30 хв. Усі пацієнти. Якщо у пацієнта виникають початкові симптоми або ознаки реакції на введення препарату, інфузію негайно припиняють, здійснюють премедикацію антигістамінними препаратами та/або швидкодіючими глюкокортикостероїдами та відновлюють інфузію на більш повільній швидкості. Не можна вводити препарат як болюсних ін'єкцій або як нерозведеного розчину. При проведенні інфузій рекомендується об'єднання розчину препарату Келікс через крайній порт внутрішньовенної інфузії з водним розчином 5% декстрози для досягнення подальшого розчинення та зменшення ризику розвитку тромбозів та виникнення синців. Інфузія може проводитись через периферичну вену. Препарат Келікс® не повинен вводитися внутрішньом'язово або підшкірно, не можна використовувати інфузійні системи із вбудованими фільтрами. Для зниження проявів деяких побічних ефектів, таких як долонно-підошовний синдром (еритродизестезія), стоматит або гематологічна токсичність, доза препарату може бути зменшена або відмінена. Модифікація режиму дозування Вказівки щодо зміни режиму дозування доксорубіцину наведено в таблицях нижче. Ступені токсичності, що наведені в таблицях, засновані на шкалі токсичності Національного інституту злоякісних новоутворень, США. Модифікація режиму дозування при розвитку долонно-підошовного синдрому та стоматиту Долонно-підошовний синдром (згідно з ступенем токсичності після попереднього введення препарату Келікс®): I ступінь (слабка еритема, набряк, або десквамація, що не впливають на повсякденну діяльність) - Введення препарату можливе в 4-тижневий термін від моменту попереднього введення або може бути відкладено ще на I тиждень. Якщо у пацієнта раніше відзначалася 3-4 ступінь токсичності, необхідно відкласти лікування на 2 тижні (зачекати додатково тиждень) та відновити терапію у зменшеній на 25% дозі, дотримуючись початкового 4-тижневого інтервалу між введеннями. II ступінь (еритема, десквамація, набряк, що впливають на повсякденну фізичну активність, але не обмежують її; маленькі пухирі або виразки ( Модифікація режиму дозування при розвитку стоматиту (за ступенем токсичності після попереднього введення препарату Келікс®): I ступінь (безболісні виразки, еритема або слабо виражена болючість) - Введення препарату можливе в 4-тижневий термін від моменту попереднього введення або може бути відкладено ще на 1 тиждень. Якщо у пацієнта раніше відзначалася 3-4 ступінь токсичності, необхідно відкласти лікування на 2 тижні (зачекати додатково тиждень) і відновити терапію у зменшеній на 25% дозі, дотримуючись початкового 4-тижневого інтервалу між введеннями або припинити лікування за рішенням лікаря. II ступінь (болючі еритема, набряки або виразки, але пацієнт може їсти) - відкласти лікування на 2 тижні до зменшення інтенсивності токсичності до ступеня 0-1. Якщо через 2 тижні зменшення токсичності не відзначається, слід відновити терапію в редукованій на 25% дозі, дотримуючись початкового інтервалу між введеннями або припинити лікування за рішенням лікаря. III ступінь (болючі еритема, набряки або виразки, пацієнт не може їсти) - відкласти лікування на 2 тижні або до зменшення інтенсивності токсичності до ступеня 0-1. Якщо через 2 тижні зменшення токсичності не відзначається, лікування препаратом Келікс слід припинити. IV ступінь (стан вимагає парентерального або ентерального харчування) - відкласти лікування на 2 тижні або до зменшення інтенсивності токсичності до ступеня 0-1. Якщо через 2 тижні зменшення токсичності не відзначається, лікування препаратом Келікс слід припинити. Модифікації режиму дозування при розвитку гематологічної токсичності (при раку молочної залози, раку яєчників) Гематологічна токсичність Ступінь Нейтрофіли (в 1 мкл) Тромбоцити (1 мкл) Зміна режиму дозування I 1500–1900 75000-150000 Продовження терапії без зменшення дози II 1000-<1500 50000-<75000 При відновленні числа нейтрофілів до 1500 і більше та тромбоцитів до 75000 і більше продовжити лікування без зменшення дози. III 500-<1000 25000-<50000 При відновленні числа нейтрофілів до 1500 і більше та тромбоцитів до 75000 і більше продовжити лікування без зменшення дози. IV Менш 500 Менш 25000 При відновленні числа нейтрофілів до 1500 і більше і тромбоцитів до 75000 і більше продовжити лікування, зменшивши дозу на 25%, або продовжити лікування в тій же дозі за допомогою колонієстимулюючих факторів. Модифікація режиму дозування при множинні мієломи Корекція доз доксорубіцину та бортезомібу у хворих з множинною мієломою Стан пацієнта Препарат Келікс® Бортезоміб Підвищення температури тіла > 38 °С та число нейтрофілів < 1000/мкл Не вводити препарат у цьому циклі, якщо небажана реакція виникає до 4-го дня. Якщо вона спостерігається після 4-го дня, наступну дозу знизити на 25%. Наступну дозу зменшити на 25 % Будь-якого дня застосування препарату після 1-го дня кожного циклу: Число тромбоцитів 25000/мкл Гемоглобін < 8 г/дл Число нейтрофілів 500/мкл Не вводити препарат у цьому циклі, якщо небажана реакція виникає до 4-го дня. Якщо вона спостерігається після 4-го дня, то наступну дозу зменшити на 25%, якщо доза бортезомібу знижена через гематологічну токсичність. Чи не вводити препарат; якщо циклі не вводяться 2 чи більше доз, то наступних циклах знизити дозу на 25 %. Негематологічна токсичність 3-4 ступеня Не вводити препарат, доки токсичність не зменшиться до < 2 ступеня; усі наступні дози знизити на 25%. Не вводити препарат, доки токсичність не зменшиться до < 2 ступеня; усі наступні дози знизити на 25%. Нейропатичний біль або периферична нейропатія Корекція дози не потрібна інструкцію із застосування бортезомібу * Докладнішу інформацію про схему застосування бортезомібу та корекцію його дози див. в інструкції з застосування бортезомібу у розділі "Спосіб застосування та дози". Якщо у пацієнта з множинною мієломою, що отримує комбіновану терапію препаратом Келікс® та бортезомібом, розвивається долоново-підошовний синдром або стоматит, то дозу препарату слід коригувати, як зазначено в таблицях 1 та 2 ("Модифікація режиму при розвитку долонно-підошвен" Модифікація режиму у разі розвитку стоматиту"). Пацієнти із порушенням функції печінки. При вмісті білірубіну у сироватці крові від 1,2 до 3 мг/дл розрахункову дозу знижують на 25%. Якщо вміст білірубіну перевищує 3,0 мг/дл, розрахункову дозу знижують на 50%. Якщо пацієнт добре переніс введення цієї дози (без гіпербілірубінемії або підвищення активності "печінкових" ферментів у сироватці крові), то наступну дозу збільшують до попереднього рівня (тобто при зниженні дози на 25 % її підвищують до повної дози, при зниженні дози на 50% – підвищують до 75% повної дози). При хорошій переносимості у наступних циклах дозу можна збільшити до повної дози. Препарат можна призначати пацієнтам з метастазами в печінці з супутньою гіпербілірубінемією та підвищенням активності "печінкових" ферментів, що до 4 разів перевищують верхню межу норми.Перед введенням доксорубіцину слід провести клініко-лабораторне дослідження функції печінки, включаючи визначення активності АЛТ/АСТ, лужної фосфатази, білірубіну. Пацієнти з порушенням функції нирок Корекція режиму дозування не потрібна. Дані про фармакокінетику препарату у пацієнтів з кліренсом креатиніну менше 30 мл/хв відсутні. Пацієнти зі СНІД-асоційованою саркомою Капоші та спленектомією Оскільки на даний момент немає клінічних даних щодо застосування препарату Келікс® для лікування цієї групи пацієнтів, застосування препарату Келікс® у цих пацієнтів не рекомендується. Діти Обмежені дані з безпеки, отримані в ході досліджень Фази I свідчу про те, що дози до 60 мг/м кожні 4 тижні добре переносяться в педіатричній практиці, проте ефективність застосування препарату Келікс для лікування пацієнтів молодше 18 років не встановлена. Дорослі пацієнти У пацієнтів віком від 21 до 75 років значних відмінностей у фармакокінетиці препарату Келікс не виявлено. Правила приготування та введення розчину для інфузій Не можна використовувати препарат з ознаками випадання осаду або зваженими частинками. При використанні препарату необхідно дотримуватись правил роботи з протипухлинними препаратами. Необхідно використовувати рукавички. У разі потрапляння препарату на шкіру або слизові оболонки негайно промийте цю ділянку водою з милом. Визначте дозу доксорубіцину, необхідну для введення. Необхідний обсяг препарату набирається у стерильний шприц. Усі маніпуляції слід проводити із суворим дотриманням правил асептики (препарат не містить консервантів та бактеріостатичних добавок). Рекомендується вводити препарат через бічний порт інфузійної системи, через яку вводять розчин 5% декстрози для досягнення більшого розведення та мінімізації ризику тромбозу та екстравазації. Інфузію можна проводити у периферичну вену. Препарат не можна вводити внутрішньом'язово чи підшкірно. НЕ МОЖНА ВИКОРИСТОВУВАТИ ДЛЯ ВСТУП ПРЕПАРАТУ КЕЛІКС® ІНФУЗІЙНІ СИСТЕМИ ІЗ ВБУДЕНИМ ФІЛЬТРОМ. Рекомендується вводити Келікс негайно після розведення розчином 5% декстрози для інфузій. У випадках, коли це неможливо, приготований розчин можна зберігати за температури 2-8 °С і використовувати протягом 24 год.ПередозуванняСимптоми: тяжка мієлосупресія (переважно лейкопенія та тромбоцитопенія), токсичні ефекти з боку шлунково-кишкового тракту (мукозит). Лікування гострого передозування у пацієнтів з тяжкою мієлосупресією має проводитися в стаціонарі та включати антибактеріальні препарати, переливання гранулоцитарної та тромбоцитарної маси та симптоматичну терапію мукозиту.Запобіжні заходи та особливі вказівкиІнфузійні реакції На фоні застосування препарату Келікс® в основному під час першої інфузії та в результаті взаємодії з іншими лікарськими засобами спостерігалися анафілактоїдні реакції, напад задухи, астма, набряк обличчя, розширення судин, підвищення або зниження артеріального тиску, кропив'янка, біль у спині, біль у грудній клітині, озноб, лихоманка, тахікардія, диспепсія, нудота, запаморочення, утруднення дихання, фарингіт, висипання на шкірі, свербіж шкіри, підвищена пітливість, судоми (дуже рідко), а також реакції в місці введення. Тимчасове припинення інфузії зазвичай призводить до вирішення цих симптомів без додаткового лікування. Тим не менш, при введенні препарату повинні бути підготовлені лікарські засоби з метою проведення симптоматичної терапії, призначені для усунення інфузійних реакцій (епінефрін, антигістамінні засоби,протисудомні засоби, глюкокортикостероїди та ін. ЛЗ для надання невідкладної медичної допомоги). Практично у всіх пацієнтів, які отримували препарат Келікс, терапія може бути відновлена після вирішення всіх симптомів без рецидиву. При появі симптомів інфузійної реакції слід негайно припинити інфузію та провести симптоматичну терапію (антигістамінні препарати та/або глюкокортикостероїди короткої дії). Відновлення інфузії можливе після повного усунення всіх симптомів зі зменшенням швидкості введення доксорубіцину. Інфузійні реакції рідко повторюються після першого циклу терапії препаратом. Стоматит Стоматит відмічався у пацієнтів, які отримували безперервні інфузії стандартного доксорубіцину гідрохлориду і часто відзначався у пацієнтів, які отримували препарат Келікс, це не перешкоджало завершенню терапії пацієнтами. Корекція дози зазвичай не потрібна, за винятком випадків, коли стоматит призводить до неможливості прийому їжі пацієнтом. В даному випадку можливе продовження інтервалів між введеннями препаратів на 1-2 тижні або зниження дози. Долонно-підошовний синдром характеризується хворобливими макулярними шкірними висипаннями червоного кольору. У пацієнтів, що відзначають це явище, воно зазвичай спостерігається після двох-трьох циклів терапії. У більшості пацієнтів стан проходить протягом одного-двох тижнів при терапії глюкокортикостероїдами або без неї. Для профілактики та лікування цього синдрому застосовують піридоксин у дозі 50-150 мг на добу. Інші методи лікування та профілактики долонно-підошовного синдрому починають через 4-7 днів після введення препарату. Для профілактики цього синдрому слід містити руки та ноги у прохолодному стані (ванночки для кистей та стоп та ванни для тіла зі зниженою температурою води, плавання у прохолодній воді); також слід уникати зайвої дії теплої/гарячої води і намагатися не носити щільно облягаючі шкарпетки, рукавички, тісне взуття,щоб не порушувати кровообіг у ногах та руках. Стан, ймовірно, пов'язаний із дозою та схемою застосування та може бути знижений за рахунок збільшення інтервалу введення препарату на 1-2 тижні або зниження дози. Тим не менш, дана реакція у деяких пацієнтів може бути важкою і виснажливою і може вимагати відміни препарату. З появою симптомів екстравазального потрапляння препарату (печіння, почервоніння) негайно припиняють інфузію та обкладають льодом місце введення на 30 хв. Введення препарату продовжують до іншої вени. Повторні шкірні реакції, пов'язані з попередньою променевою терапією, рідко спостерігалися при застосуванні препарату Келікс. Ризик розвитку серцево-судинних ускладнень Кардіотоксичність Усім пацієнтам, які одержують терапію препаратом, рекомендується проводити контроль ЕКГ. Минущі зміни на ЕКГ, такі як сплощення зубця Т, зниження сегмента ST і клінічно малозначущі порушення ритму не є обов'язковими показаннями до відміни доксорубіцину. Специфічним проявом кардіотоксичного впливу є зниження вольтажу комплексу QRS. При виникненні такої зміни слід розглянути можливість проведення біопсії міокарда як найбільш специфічного тесту для діагностики пошкодження серцевого м'яза, спричиненого антрациклінами. Методи вимірювання фракції викиду лівого шлуночка - ЕхоКГ і MUGA-сканування (багатовхідна артеріографія), що є кращим, відносяться до більш специфічних методів контролю стану функції серця в порівнянні з ЕКГ. Саме ці методи слід використовувати перед початком та під час проведення терапії препаратом. Вимірювання фракції викиду лівого шлуночка обов'язкове при кожному наступному введенні препарату при сумарній дозі препарату, що перевищує 450 мг/м2. За підозри на кардіоміопатію, тобто. при зниженні фракції викиду лівого шлуночка порівняно з цим показником до початку лікування та/або при прогностично значущому зниженні цього показника (менше 45%) слід провести біопсію міокарда. Перелічені методи дослідження для виявлення можливого негативного впливу терапії антрациклінами на серцеву діяльність рекомендується застосовувати у наступній послідовності: ЕКГ-контроль, вимірювання фракції викиду лівого шлуночка, біопсія міокарда. Якщо за результатами обстеження можна припустити пошкодження міокарда, пов'язане з терапією препаратом, слід провести ретельну оцінку співвідношення очікуваної користі від продовження застосування препарату та ризику розвитку кардіотоксичності. Застійна серцева недостатність внаслідок кардіоміопатії може розвинутись несподівано, без попередніх змін на ЕКГ, а також може з'явитись через кілька тижнів після припинення терапії. Пацієнтам з кардіологічними захворюваннями, що вимагають відповідної терапії, застосування препарату можливе лише у випадку, коли користь від застосування препарату перевищує ризик для пацієнта. При розрахунку кумулятивної дози доксорубіцину слід приймати до уваги будь-яке попереднє або супутнє застосування кардіотоксичних препаратів (інші антрацикліни/антрахінони або фторурацил). Мієлосупресія Під час терапії доксорубіцином слід регулярно і, як мінімум, перед кожним введенням препарату контролювати картину периферичної крові з обов'язковим підрахунком кількості клітин. Мієлосупресія, що супроводжується анемією, тромбоцитопенією, лейкопенією та, в окремих випадках, фебрильною нейтропенією, відзначалися у пацієнтів, які отримували препарат Келікс. Стійка виражена мієлосупресія може призвести до розвитку суперінфекції або кровотечі. Вторинні гематологічні злоякісні новоутворення У пацієнтів, які отримували комбіновану хіміотерапію, що включає доксорубіцин, (як і при застосуванні інших ДНК-зв'язувальних протипухлинних препаратів) відзначалися випадки розвитку вторинного гострого мієлобластного лейкозу та мієлодиспластичного синдрому, у зв'язку з чим таким пацієнтам рекомендується періодично проводити контроль геологічно. Цукровий діабет При застосуванні препарату у хворих на цукровий діабет слід враховувати, що препарат містить сахарозу, і що препарат вводять разом із 5% розчином декстрози. Діти Безпека та ефективність застосування препарату у пацієнтів віком до 18 років до кінця не вивчені. Чоловіки та жінки дітородного віку під час лікування, а також протягом 6 місяців після його відміни повинні використовувати надійні методи контрацепції. Вторинний рак ротової порожнини Дуже рідкісні випадки вторинного раку ротової порожнини були зареєстровані у пацієнтів при довгостроковому (більше одного року) лікуванні препаратом Келікс® або у тих, хто отримує сукупні дози препарату, що перевищують 720 мг/м2. Випадки вторинного раку ротової порожнини були діагностовані як під час лікування, так і протягом 6 років після прийому останньої дози. Пацієнти повинні регулярно проходити огляд на наявність виразок у ротовій порожнині або будь-якого дискомфорту, який може свідчити про вторинний рак порожнини рота. Фармацевтична взаємодія Присутність в інфузійному розчині бактеріостатичних добавок, таких як бензиловий спирт, може спричинити осадження препарату. Препарат Келікс повинен застосовуватися під наглядом лікаря, який має досвід проведення цитостатичної терапії. Оскільки препарат Келікс® має особливі фармакокінетичні властивості, не слід проводити цикли терапії препаратом Келікс® і традиційним доксорубіцином. Вплив на здатність до керування автотранспортом та управління механізмами Хоча препарат безпосередньо не впливає на здатність до керування автомобілем, проте, у деяких пацієнтів може відзначатися запаморочення, сонливість. Тому в період лікування даним пацієнтам необхідно утримуватися від водіння автомобіля та керування механізмами.Умови відпустки з аптекЗа рецептом
772,00 грн
735,00 грн
Склад, форма випуску та упаковкаКонцентрат; - 1 мл: Активна речовина Карбоплатин 10 мг. Допоміжна речовина: ;вода для ін'єкцій ;— ;qs ;до 1 мл. У флаконах з прозорого безбарвного скла типу I по USP, закупорених гумовою пробкою та запечатаних алюмінієвим ковпачком з пропіленовим диском, 5, 15 та 45 мл. 1 фл. на пластиковій підкладці або без неї, вкритий плівкою або без неї, у картонній пачці.Опис лікарської формиКонцентрат для виготовлення розчину для інфузій, 10 мг/мл.Фармакотерапевтична групаКемокарб є неорганічне комплексне з'єднання, що містить важкий метал - платину. Припускають, що основний механізм дії даного препарату обумовлений зв'язуванням з ДНК, у результаті утворюються переважно внутрішньоспіральні зшивки, які змінюють структуру ДНК і пригнічують її синтез. Цей ефект проявляється незалежно від фази клітинного циклу. Гідратація карбоплатину, у результаті якої утворюється активна форма (форми) препарату, відбувається повільніше, ніж гідратація цисплатину.ФармакокінетикаФармакокінетика препарату Кемокарб є складним процесом і включає перетворення початкового карбоплатину, загальної платини і платини, що піддається ультрафільтрації. Загальна платина складається з пов'язаної з білками і незв'язаної з білками платини, у той час як платина, що піддається ультрафільтрації, складається з карбоплатину та незв'язаних з білками метаболітів карбоплатину. У фармакокінетичних дослідженнях препарату Кемокарб зазвичай вимірюється рівень платини, що піддається ультрафільтрації, оскільки цитотоксичними зазвичай є незв'язана з білками платина або її метаболіти, що містять платину. Після одноразового введення препарату Кемокарб у вигляді внутрішньовенної інфузії максимальні концентрації карбоплатину, загальної платини та платини, що піддається ультрафільтрації, досягаються практично негайно. Платина розподіляється у всіх тканинах та рідинах організму, причому найбільш високі концентрації спостерігаються в тканинах нирок, печінки, шкіри та пухлинних тканинах. Початкові періоди напіввиведення (Т1/2;) карбоплатину, загальної платини та платини, що піддається ультрафільтрації, при внутрішньовенному введенні практично однакові; ;Т1/2 ;карбоплатину становить 1-2 години. Власне; карбоплатин; з білками не зв'язується, а розпадається до продуктів, що містять платину, які дуже швидко зв'язуються з білками. Протягом перших 4 годин після запровадження карбоплатину менше 24% платини зв'язується з білками плазми; через 24 години кількість пов'язаної платини становить 87%. Концентрація карбоплатину та платини, що піддається ультрафільтрації, знижується відповідно до двофазної моделі. Концентрація загальної платини знижується відповідно до трифазної моделі. При нормальній функції нирок періоди напіввиведення карбоплатину та платини, що піддається ультрафільтрації, складають 2-3 години. Кінцевий період напіввиведення загальної платини становить 4-6 днів. Карбоплатин і його платиновмісні метаболіти в основному виводяться з сечею. При нормальній функції нирок близько 65% дози карбоплатину виводиться із сечею протягом 12 годин; Через 24 години виводиться 71% дози. Значна частина виводиться у вигляді незміненого карбоплатину. Кемокарб (як карбоплатину, що піддається ультрафільтрації) ефективно виводиться гемодіалізом. У сечі через 24 години вся платина є у вигляді карбоплатину. Тільки 3-5% введеної платини виводиться із сечею у період 24-96 годин. Оскільки Кемокарб виводиться майже повністю за допомогою клубочкової фільтрації, лише дуже мала концентрація препарату присутня у ниркових канальцях, що, можливо, пояснює невеликий нефротоксичний потенціал препарату порівняно з цисплатином.Клінічна фармакологіяПротипухлинний.Показання до застосуваннярак яєчників; герміногенні пухлини чоловіків та жінок; рак легені; рак шийки матки; злоякісні пухлини голови та шиї; перехідно-клітинний рак сечового міхура.Протипоказання до застосуванняПідвищена чутливість до карбоплатину або інших з'єднань; виражені порушення функції нирок (кліренс креатиніну дорівнює або нижче 15 мл/хв); виражена мієлосупресія; рясні кровотечі; вагітність та період годування груддю; дитячий вік (безпека та ефективність вивчена недостатньо).Вагітність та лактаціяВагітність та період годування груддю є протипоказаннями.Побічна діяЗ боку системи кровотворення: основним токсичним фактором, що обмежує дозу карбоплатину, є придушення функції кістковомозкового кровотворення. Мієлосупресія дозозалежна. Максимально низький рівень тромбоцитів та лейкоцитів/гранулоцитів, як правило, досягається через 2-3 тижні від початку прийому препарату, при цьому тромбоцитопенія зустрічається частіше. Адекватне відновлення рівня, що дозволяє прийом наступної дози карбоплатину, зазвичай, займає щонайменше 4-х тижнів. У досить великої кількості пацієнтів можуть виявлятися симптоми анемії (рівень гемоглобіну менше 11 г/дл), інтенсивність якої залежить від сумарної дози препарату. Може виникнути потреба у проведенні трансфузійної терапії, особливо у пацієнтів, які проходять тривале лікування (наприклад, понад 6 циклів прийому препарату). Існує також ймовірність клінічних ускладнень, таких як лихоманка, інфекційні захворювання, сепсис/септичний шок та кровотеча. З боку шлунково-кишкового тракту: нудота, блювання (можна запобігти попереднім призначенням протиблювотних засобів, безперервною внутрішньовенною інфузією препаратом Кемокарб протягом 24 годин або дробовим введенням дози протягом 5 днів поспіль), стоматит, діарея або запори, абін , порушення функції печінки (підвищення концентрацій; ACT, лужної фосфатази та концентрації білірубіну в сироватці крові). З боку нервової системи: ; астенія, периферична полінейропатія (парестезії, зниження глибоких сухожильних рефлексів), зниження гостроти зору аж до повної втрати зору або втрати здатності розрізняти кольори (покращення або повне відновлення зору, як правило, відбувається протягом декількох тижнів після припинення прийому препарату;у пацієнтів з порушенням функції нирок, що проходили лікування високими дозами препарату Кемокарб, спостерігалася кіркова сліпота), зниження слуху, шум у вухах. Тривала терапія може призвести до кумулятивної нейротоксичності. З боку сечовидільної системи: підвищення концентрацій креатиніну і сечовини в сироватці крові (гострі ураження нирок спостерігалися рідко, ризик появи нефротоксичності на фоні прийому препарату Кемокарб підвищується при збільшенні дози карбоплатину а також у пацієнтів, які раніше проходили лікування цисплатином), азо. З боку водно-електролітного обміну:; гіпокаліємія, гіпокальціємія,; гіпонатріємія і гіпомагніємія. Алергічні реакції: ; еритематозний висип, лихоманка, свербіж, кропив'янка, бронхоспазм, зниження артеріального тиску, анафілактоїдні реакції, алергічні реакції в місці введення препарату. Рідко – ексфоліативний дерматит. Інші: зміни смаку, алопеція, астенія, грипоподібні симптоми (підвищення температури, лихоманка), гемолітично-уремічний синдром, міалгія/артралгія, серцева недостатність, цереброваскулярні порушення.Взаємодія з лікарськими засобамиЗастосування Кемокарбу в комбінації з іншими мієлосупресивними препаратами або променевою терапією може підвищити ризик виникнення гематологічної токсичності. Застосування препарату в комбінації з аміноглікозидами, а також іншими нефротоксичними препаратами збільшує ризик виникнення нефротоксичних та/або ототоксичних ефектів.Спосіб застосування та дозиВ/в, ;крапельно. Кемокарб може застосовуватися як у вигляді монотерапії, так і у поєднанні з іншими протипухлинними препаратами. При виборі дози та режиму дозування у кожному індивідуальному випадку слід скористатися спеціальною літературою. Режими дозування: 300-400 мг/м2; протягом 15-60 хв або у вигляді 24-годинної інфузії; 100 мг/м2; протягом 15-60 хв щодня протягом 5 днів. Введення препарату Кемокарб повторюють з інтервалом не менше 4 тижнів при показниках тромбоцитів не менше 100000 клітин/мкл крові та нейтрофілів не менше 2000 клітин/мкл крові на момент наступного введення. Введення рідини до або після застосування препарату Кемокарб, а також форсованого діурезу не потрібне. Залежно від стану кісткового мозку або функції нирок терапевтична доза препарату Кемокарб може коригуватися так: при зниженні кількості тромбоцитів до 50000/мкл та/або нейтрофілів до 500/мкл при попередніх курсах терапії карбоплатином корекція дози не потрібна; при мінімальних значеннях тромбоцитів, що спостерігалися, менше 50000/мкл та/або нейтрофілів менше 500/мкл при попередньому курсі терапії карбоплатином слід розглянути можливість зниження наступної дози на 25% як у випадках монотерапії, так і в комбінованих схемах лікування; при порушенні функції нирок (Cl; креатиніну менше 60 мл/хв) зростає ризик розвитку токсичних ефектів карбоплатину, у зв'язку з чим рекомендовані дози карбоплатину складають при; Cl; креатиніну 41-59 мл/хв; - 250 мг/м2; 16-40 мл / хв; - 200 мг / м2. Хворим з факторами ризику, такими як, наприклад, курси мієлосупресивної терапії, вік більше 65 років, низький функціональний статус (Eastern Cooperative Oncology Group ;— ECOG (Zubrod score) ;2–4 або показник за Карновським нижче 80%) рекомендується зниження вихідної дози карбоплатину на 20-25%. Визначення дози за формулою Визначити вихідну дозу препарату в мг можна за формулою Кальверта, що описує залежність значень швидкості гломерулярної фільтрації (СГФ, мл/хв) та бажану концентрацію препарату від часу (AUC, мг/мл × хв): загальна доза, мг = ;AUC ;× ( СГФ + 25). Інструкція з приготування розчину для інфузій Перед введенням препарат розбавляють до концентрації 0,5 мг/мл 5% розчином декстрози або розчином 0,9% натрію хлориду. Розведені розчини препарату стабільні протягом 8 годин при температурі 25 °C і протягом 24 годин при зберіганні в холодильнику при 4 °C.ПередозуванняСпеціальних антидотів, які застосовують у разі передозування препаратом Кемокарб невідомі. При передозуванні слід очікувати більш виражених перелічених вище побічних реакцій. Лікування симптоматичне. У перші 3 години після введення препарату можливе застосування гемодіалізу.Запобіжні заходи та особливі вказівкиЛікування препаратом Кемокарб слід здійснювати під контролем лікаря, який має досвід застосування цитотоксичних препаратів. Не слід застосовувати для приготування та введення препарату голки, шприци, катетери та інфузійні системи, що містять алюміній, який може реагувати з карбоплатином, що призводить до утворення осаду або втрати активності препарату. Регулярно (раз на тиждень) слід проводити контроль формених елементів периферичної крові та показників функції нирок (найбільш чутливим показником є кліренс креатиніну) та печінки. Періодично рекомендується проводити неврологічні огляди, особливо у пацієнтів, які раніше проходили терапію цисплатином та у пацієнтів віком від 65 років. Оскільки Кемокарб може викликати кумулятивні ототоксичні ефекти, пацієнтам рекомендується проводити аудіографічні дослідження до початку та протягом лікування. У разі клінічно значущого порушення функції слуху може знадобитися відповідна зміна дози препарату або припинення лікування. Жінкам та чоловікам під час лікування препаратом Кемокарб слід використовувати надійні способи контрацепції. При застосуванні препарату Кемокарб повинні дотримуватися всіх звичайних інструкцій, прийнятих для застосування цитотоксичних препаратів. Під час лікування не рекомендується проводити вакцинацію пацієнтів. Вказівка, при необхідності, спеціальних запобіжних заходів при знищенні невикористаних лікарських препаратів Невикористаний розчин повинен бути знищений відповідно до стандартної процедури утилізації цитологічних препаратів, прийнятої в цьому стаціонарі.Умови відпустки з аптекЗа рецептом
1 456,00 грн
356,00 грн
Склад, форма випуску та упаковкаКонцентрат; - 1 мл: Активна речовина Карбоплатин 10 мг. Допоміжна речовина: ;вода для ін'єкцій ;— ;qs ;до 1 мл. У флаконах з прозорого безбарвного скла типу I по USP, закупорених гумовою пробкою та запечатаних алюмінієвим ковпачком з пропіленовим диском, 5, 15 та 45 мл. 1 фл. на пластиковій підкладці або без неї, вкритий плівкою або без неї, у картонній пачці.Опис лікарської формиКонцентрат для виготовлення розчину для інфузій, 10 мг/мл.Фармакотерапевтична групаКемокарб є неорганічне комплексне з'єднання, що містить важкий метал - платину. Припускають, що основний механізм дії даного препарату обумовлений зв'язуванням з ДНК, у результаті утворюються переважно внутрішньоспіральні зшивки, які змінюють структуру ДНК і пригнічують її синтез. Цей ефект проявляється незалежно від фази клітинного циклу. Гідратація карбоплатину, у результаті якої утворюється активна форма (форми) препарату, відбувається повільніше, ніж гідратація цисплатину.ФармакокінетикаФармакокінетика препарату Кемокарб є складним процесом і включає перетворення початкового карбоплатину, загальної платини і платини, що піддається ультрафільтрації. Загальна платина складається з пов'язаної з білками і незв'язаної з білками платини, у той час як платина, що піддається ультрафільтрації, складається з карбоплатину та незв'язаних з білками метаболітів карбоплатину. У фармакокінетичних дослідженнях препарату Кемокарб зазвичай вимірюється рівень платини, що піддається ультрафільтрації, оскільки цитотоксичними зазвичай є незв'язана з білками платина або її метаболіти, що містять платину. Після одноразового введення препарату Кемокарб у вигляді внутрішньовенної інфузії максимальні концентрації карбоплатину, загальної платини та платини, що піддається ультрафільтрації, досягаються практично негайно. Платина розподіляється у всіх тканинах та рідинах організму, причому найбільш високі концентрації спостерігаються в тканинах нирок, печінки, шкіри та пухлинних тканинах. Початкові періоди напіввиведення (Т1/2;) карбоплатину, загальної платини та платини, що піддається ультрафільтрації, при внутрішньовенному введенні практично однакові; ;Т1/2 ;карбоплатину становить 1-2 години. Власне; карбоплатин; з білками не зв'язується, а розпадається до продуктів, що містять платину, які дуже швидко зв'язуються з білками. Протягом перших 4 годин після запровадження карбоплатину менше 24% платини зв'язується з білками плазми; через 24 години кількість пов'язаної платини становить 87%. Концентрація карбоплатину та платини, що піддається ультрафільтрації, знижується відповідно до двофазної моделі. Концентрація загальної платини знижується відповідно до трифазної моделі. При нормальній функції нирок періоди напіввиведення карбоплатину та платини, що піддається ультрафільтрації, складають 2-3 години. Кінцевий період напіввиведення загальної платини становить 4-6 днів. Карбоплатин і його платиновмісні метаболіти в основному виводяться з сечею. При нормальній функції нирок близько 65% дози карбоплатину виводиться із сечею протягом 12 годин; Через 24 години виводиться 71% дози. Значна частина виводиться у вигляді незміненого карбоплатину. Кемокарб (як карбоплатину, що піддається ультрафільтрації) ефективно виводиться гемодіалізом. У сечі через 24 години вся платина є у вигляді карбоплатину. Тільки 3-5% введеної платини виводиться із сечею у період 24-96 годин. Оскільки Кемокарб виводиться майже повністю за допомогою клубочкової фільтрації, лише дуже мала концентрація препарату присутня у ниркових канальцях, що, можливо, пояснює невеликий нефротоксичний потенціал препарату порівняно з цисплатином.Клінічна фармакологіяПротипухлинний.Показання до застосуваннярак яєчників; герміногенні пухлини чоловіків та жінок; рак легені; рак шийки матки; злоякісні пухлини голови та шиї; перехідно-клітинний рак сечового міхура.Протипоказання до застосуванняПідвищена чутливість до карбоплатину або інших з'єднань; виражені порушення функції нирок (кліренс креатиніну дорівнює або нижче 15 мл/хв); виражена мієлосупресія; рясні кровотечі; вагітність та період годування груддю; дитячий вік (безпека та ефективність вивчена недостатньо).Вагітність та лактаціяВагітність та період годування груддю є протипоказаннями.Побічна діяЗ боку системи кровотворення: основним токсичним фактором, що обмежує дозу карбоплатину, є придушення функції кістковомозкового кровотворення. Мієлосупресія дозозалежна. Максимально низький рівень тромбоцитів та лейкоцитів/гранулоцитів, як правило, досягається через 2-3 тижні від початку прийому препарату, при цьому тромбоцитопенія зустрічається частіше. Адекватне відновлення рівня, що дозволяє прийом наступної дози карбоплатину, зазвичай, займає щонайменше 4-х тижнів. У досить великої кількості пацієнтів можуть виявлятися симптоми анемії (рівень гемоглобіну менше 11 г/дл), інтенсивність якої залежить від сумарної дози препарату. Може виникнути потреба у проведенні трансфузійної терапії, особливо у пацієнтів, які проходять тривале лікування (наприклад, понад 6 циклів прийому препарату). Існує також ймовірність клінічних ускладнень, таких як лихоманка, інфекційні захворювання, сепсис/септичний шок та кровотеча. З боку шлунково-кишкового тракту: нудота, блювання (можна запобігти попереднім призначенням протиблювотних засобів, безперервною внутрішньовенною інфузією препаратом Кемокарб протягом 24 годин або дробовим введенням дози протягом 5 днів поспіль), стоматит, діарея або запори, абін , порушення функції печінки (підвищення концентрацій; ACT, лужної фосфатази та концентрації білірубіну в сироватці крові). З боку нервової системи: ; астенія, периферична полінейропатія (парестезії, зниження глибоких сухожильних рефлексів), зниження гостроти зору аж до повної втрати зору або втрати здатності розрізняти кольори (покращення або повне відновлення зору, як правило, відбувається протягом декількох тижнів після припинення прийому препарату;у пацієнтів з порушенням функції нирок, що проходили лікування високими дозами препарату Кемокарб, спостерігалася кіркова сліпота), зниження слуху, шум у вухах. Тривала терапія може призвести до кумулятивної нейротоксичності. З боку сечовидільної системи: підвищення концентрацій креатиніну і сечовини в сироватці крові (гострі ураження нирок спостерігалися рідко, ризик появи нефротоксичності на фоні прийому препарату Кемокарб підвищується при збільшенні дози карбоплатину а також у пацієнтів, які раніше проходили лікування цисплатином), азо. З боку водно-електролітного обміну:; гіпокаліємія, гіпокальціємія,; гіпонатріємія і гіпомагніємія. Алергічні реакції: ; еритематозний висип, лихоманка, свербіж, кропив'янка, бронхоспазм, зниження артеріального тиску, анафілактоїдні реакції, алергічні реакції в місці введення препарату. Рідко – ексфоліативний дерматит. Інші: зміни смаку, алопеція, астенія, грипоподібні симптоми (підвищення температури, лихоманка), гемолітично-уремічний синдром, міалгія/артралгія, серцева недостатність, цереброваскулярні порушення.Взаємодія з лікарськими засобамиЗастосування Кемокарбу в комбінації з іншими мієлосупресивними препаратами або променевою терапією може підвищити ризик виникнення гематологічної токсичності. Застосування препарату в комбінації з аміноглікозидами, а також іншими нефротоксичними препаратами збільшує ризик виникнення нефротоксичних та/або ототоксичних ефектів.Спосіб застосування та дозиВ/в, ;крапельно. Кемокарб може застосовуватися як у вигляді монотерапії, так і у поєднанні з іншими протипухлинними препаратами. При виборі дози та режиму дозування у кожному індивідуальному випадку слід скористатися спеціальною літературою. Режими дозування: 300-400 мг/м2; протягом 15-60 хв або у вигляді 24-годинної інфузії; 100 мг/м2; протягом 15-60 хв щодня протягом 5 днів. Введення препарату Кемокарб повторюють з інтервалом не менше 4 тижнів при показниках тромбоцитів не менше 100000 клітин/мкл крові та нейтрофілів не менше 2000 клітин/мкл крові на момент наступного введення. Введення рідини до або після застосування препарату Кемокарб, а також форсованого діурезу не потрібне. Залежно від стану кісткового мозку або функції нирок терапевтична доза препарату Кемокарб може коригуватися так: при зниженні кількості тромбоцитів до 50000/мкл та/або нейтрофілів до 500/мкл при попередніх курсах терапії карбоплатином корекція дози не потрібна; при мінімальних значеннях тромбоцитів, що спостерігалися, менше 50000/мкл та/або нейтрофілів менше 500/мкл при попередньому курсі терапії карбоплатином слід розглянути можливість зниження наступної дози на 25% як у випадках монотерапії, так і в комбінованих схемах лікування; при порушенні функції нирок (Cl; креатиніну менше 60 мл/хв) зростає ризик розвитку токсичних ефектів карбоплатину, у зв'язку з чим рекомендовані дози карбоплатину складають при; Cl; креатиніну 41-59 мл/хв; - 250 мг/м2; 16-40 мл / хв; - 200 мг / м2. Хворим з факторами ризику, такими як, наприклад, курси мієлосупресивної терапії, вік більше 65 років, низький функціональний статус (Eastern Cooperative Oncology Group ;— ECOG (Zubrod score) ;2–4 або показник за Карновським нижче 80%) рекомендується зниження вихідної дози карбоплатину на 20-25%. Визначення дози за формулою Визначити вихідну дозу препарату в мг можна за формулою Кальверта, що описує залежність значень швидкості гломерулярної фільтрації (СГФ, мл/хв) та бажану концентрацію препарату від часу (AUC, мг/мл × хв): загальна доза, мг = ;AUC ;× ( СГФ + 25). Інструкція з приготування розчину для інфузій Перед введенням препарат розбавляють до концентрації 0,5 мг/мл 5% розчином декстрози або розчином 0,9% натрію хлориду. Розведені розчини препарату стабільні протягом 8 годин при температурі 25 °C і протягом 24 годин при зберіганні в холодильнику при 4 °C.ПередозуванняСпеціальних антидотів, які застосовують у разі передозування препаратом Кемокарб невідомі. При передозуванні слід очікувати більш виражених перелічених вище побічних реакцій. Лікування симптоматичне. У перші 3 години після введення препарату можливе застосування гемодіалізу.Запобіжні заходи та особливі вказівкиЛікування препаратом Кемокарб слід здійснювати під контролем лікаря, який має досвід застосування цитотоксичних препаратів. Не слід застосовувати для приготування та введення препарату голки, шприци, катетери та інфузійні системи, що містять алюміній, який може реагувати з карбоплатином, що призводить до утворення осаду або втрати активності препарату. Регулярно (раз на тиждень) слід проводити контроль формених елементів периферичної крові та показників функції нирок (найбільш чутливим показником є кліренс креатиніну) та печінки. Періодично рекомендується проводити неврологічні огляди, особливо у пацієнтів, які раніше проходили терапію цисплатином та у пацієнтів віком від 65 років. Оскільки Кемокарб може викликати кумулятивні ототоксичні ефекти, пацієнтам рекомендується проводити аудіографічні дослідження до початку та протягом лікування. У разі клінічно значущого порушення функції слуху може знадобитися відповідна зміна дози препарату або припинення лікування. Жінкам та чоловікам під час лікування препаратом Кемокарб слід використовувати надійні способи контрацепції. При застосуванні препарату Кемокарб повинні дотримуватися всіх звичайних інструкцій, прийнятих для застосування цитотоксичних препаратів. Під час лікування не рекомендується проводити вакцинацію пацієнтів. Вказівка, при необхідності, спеціальних запобіжних заходів при знищенні невикористаних лікарських препаратів Невикористаний розчин повинен бути знищений відповідно до стандартної процедури утилізації цитологічних препаратів, прийнятої в цьому стаціонарі.Умови відпустки з аптекЗа рецептом
13 743,00 грн
169,00 грн
Склад, форма випуску та упаковкаРозчин для внутрішньовенного введення - 1 мл: Активні речовини: ерибулін – 0.5 мг; Допоміжні речовини: етанол - 0.05 мл, хлористоводнева кислота та натрію гідроксид - до pH 6.0-9.0, вода д/і - до 1 мл. 2 мл – флакони безбарвного скла, пачки картонні.Опис лікарської формиРозчин для внутрішньовенного введення прозорий, безбарвний.Фармакотерапевтична групаЕрибулін відноситься до інгібіторів динаміки мікротрубочок нетаксанового ряду, що належать до галіхондрінової групи протипухлинних засобів. За своєю структурою препарат є спрощеним синтетичним аналогом галіхондрину В, натуральною речовиною, виділеною з морської губки Halichondria okadai. Ерибулін гальмує фазу зростання мікротрубочок, не впливаючи на фазу укорочування, що призводить до формування тубулінових агрегатів, що не мають функціональної активності. Протипухлинна дія ерибуліна реалізується через тубулін-опосередкований антимітотичний механізм, що веде до блокади клітинного циклу у фазах G2/M та порушення формування мітотичних веретен, що, в результаті, призводить до апоптотичної загибелі клітини внаслідок тривалого блокування мітозу. Ерибулін також впливає на мікрооточення пухлини та її фенотип за допомогою механізмів, які не пов'язані з його антимітотичним ефектом. Ці додаткові ефекти ерибуліна включають: (I) ремоделювання судинного русла пухлини, при якому покращується перфузія центральної частини пухлини та знижується її гіпоксія, та (II) фенотипічний перехід більш агресивних мезенхімальних фенотипів у менш агресивні епітеліальні за допомогою інверсії епітелію. Клінічна ефективність Рак молочної залози Ефективність препарату Халавен® при лікуванні місцево-поширеного або метастатичного раку молочної залози була підтверджена у двох рандомізованих порівняльних дослідженнях III фази за участю понад 1800 пацієнтів, у яких кінцевими точками оцінки ефективності були загальне виживання та виживання без прогресування. Саркоми м'яких тканин Ефективність препарату Халавен® при лікуванні сарком м'яких тканин була підтверджена в ході двох досліджень II фази та одного рандомізованого дослідження III фази порівняно з дакарбазином за участю 452 пацієнтів з місцево-поширеними неоперабельними та/або метастатичними саркомами м'яких тканин. ліпосаркому. Кінцевою точкою оцінки ефективності була загальна виживання. Застосування у комбінації Застосування ерибуліна в комбінації з трастузумабом та капецитабіном вивчено під час двох досліджень ІІ фази.ФармакокінетикаРозподіл Фармакокінетика ерибуліна характеризується швидкою фазою розподілу, що змінюється тривалою фазою виведення з кінцевим T1/2, в середньому близько 40 год. Препарат має великий Vd (в середньому від 43 до 114 л/м2). Ерибулін слабко зв'язується із білками плазми. При концентраціях у плазмі людини від 100 до 1000 нг/мл частка пов'язаного з білками плазми ерибуліну становить від 49% до 65%. Метаболізм Після введення пацієнтам 14С-міченого ерибуліна фракція незміненого препарату в плазмі була переважною. Концентрації метаболітів відповідали менше 0.6% вихідного ерибуліна, підтверджуючи той факт, що значних метаболітів ерибуліна в організмі людини не утворюється. Виведення Ерибулін має низьке значення кліренсу (в середньому, що варіює від 1.16 до 2.42 л/год/м2). При щотижневому введенні ерибуліна значної кумуляції немає. Фармакокінетичні параметри ерибуліна не залежать від дози або часу в інтервалі від 0,22 до 3,53 мг/м2. Виводиться ерибулін, головним чином, із жовчю. Транспортний білок, який відповідає за екскрецію препарату з жовчю, зараз невідомий. Доклінічні дослідження вказують на участь у цьому процесі Р-глікопротеїну. Однак показано, що у клінічно значущих концентраціях ерибулін не є інгібітором P-глікопротеїну in vitro. In vivo супутнє введення кетоконазолу, що є інгібітором P-глікопротеїну, не впливає на фармакокінетичні параметри ерибуліна (AUC та Cmax). Дослідження in vitro показали, що ерибулін не субстрат транспортера органічних катіонів (ОСТ1). Після введення пацієнтам 14С-міченого ерибуліна приблизно 82% дози виводилося з калом і 9% – із сечею, що свідчить про те, що нирковий кліренс не є значущим шляхом виведення препарату. Більшість радіоактивної мітки в калі та сечі представляв незмінений ерибулін. Фармакокінетика у спеціальних груп пацієнтів Печінкова недостатність. Оцінка фармакокінетики ерибуліна у пацієнтів з печінковою недостатністю легкого (клас А по Чайлд-П'ю) або середнього (клас В по Чайлд-П'ю) ступеня тяжкості, пов'язаної з утворенням метастазів у печінці, порівняно з пацієнтами з нормальною функцією печінки (n=6) , показала, що експозиція ерибуліна у перших двох групах пацієнтів була вищою, відповідно, у 1.8 та 3 рази. Застосування препарату Халавен у дозі 1.1 мг/м2 у пацієнтів з легкою печінковою недостатністю та у дозі 0.7 мг/м2 - у пацієнтів з помірною печінковою недостатністю забезпечувало приблизно ту ж експозицію, що і при застосуванні 1.4 мг/м2 у пацієнтів з нормальною функцією печінки. . Застосування препарату Халавен у пацієнтів з тяжкою печінковою недостатністю (клас С по Чайлд-П'ю), а також із печінковою недостатністю, пов'язаною з цирозом, не вивчалося. Ниркова недостатність. У деяких пацієнтів із нирковою недостатністю середнього та тяжкого ступеня спостерігалося збільшення експозиції ерибуліна з високим ступенем варіабельності. Фармакокінетика ерибуліна у пацієнтів з нормальною функцією нирок (КК понад 80 мл/хв), з нирковою недостатністю середньої (КК 30-50 мл/хв) та тяжкої (КК 15-менш 30 мл/хв) ступеня вивчалася у дослідженні фази I. Величина КК оцінювалася за формулою Кокрофт-Голта. У пацієнтів з нирковою недостатністю середнього та тяжкого ступеня спостерігалося збільшення AUC з поправкою на дозу в 1,5 рази.Показання до застосуваннямісцево-поширений або метастатичний рак молочної залози у пацієнтів, які отримували раніше не менше одного режиму хіміотерапії щодо поширеного захворювання. Попередня терапія повинна включати антрацикліни та таксани в ад'ювантному режимі або в умовах метастатичної форми захворювання за винятком тих пацієнтів, яким не могли призначатися ці препарати; неоперабельна ліпосаркома у пацієнтів, які раніше отримували хіміотерапію антрациклінами з приводу поширеного або метастатичного захворювання (за винятком тих пацієнтів, яким не могли призначатися ці препарати).Протипоказання до застосуваннявагітність; період грудного вигодовування; вік до 18 років; підвищена чутливість до ерибуліну або будь-якої з допоміжних речовин. З обережністю слід призначати препарат у разі синдрому вродженого подовження інтервалу QT; захворювання серця (серцева недостатність, брадіаритмія); електролітному дисбалансі (наприклад, гіпокаліємія, гіпомагніємія); одночасному прийомі лікарських засобів, що подовжують інтервал QT (в т.ч. антиаритмічних IA та III класів); одночасному прийомі лікарських засобів, що мають вузький терапевтичний діапазон і метаболізуються переважно ізоферментом СYP3А4 (див. розділ "Лікарська взаємодія"); при тяжкій печінковій недостатності та порушенні функції печінки, пов'язаному з цирозом (застосування препарату у цієї групи пацієнтів не вивчалося); ниркової недостатності середнього та тяжкого ступеня (див. розділ "Режим дозування").Вагітність та лактаціяВагітність Даних щодо застосування препарату Халавен у вагітних немає. У доклінічних дослідженнях ерибулін мав ембріотоксичну, фетотоксичну та тератогенну дію. Халавен не слід застосовувати при вагітності. Жінки фертильного віку повинні бути проінформовані про необхідність запобігання вагітності при використанні ними або їх партнерами препарату Халавен®, а також обов'язкове застосування ефективних методів контрацепції в період лікування препаратом Халавен® і протягом 3 місяців після його завершення. Лактація Даних про проникнення ерибуліна або його метаболітів у грудне молоко людини чи тварин немає. Оскільки ризик для новонароджених та немовлят не може бути виключений, Халавен® не слід застосовувати в період грудного вигодовування. Фертильність У доклінічних дослідженнях спостерігали тестикулярну токсичність препарату. До початку лікування пацієнтам чоловічої статі слід звернутися за консультацією з приводу консервації сперми, оскільки при лікуванні препаратом Халавен існує ймовірність розвитку необоротної безплідності. Застосування препарату протипоказане у віці до 18 років (дані з безпеки та ефективності препарату Халавен у пацієнтів молодше 18 років відсутні).Побічна діяДо найпоширеніших побічних реакцій при терапії препаратом Халавен відносять пригнічення функції кісткового мозку, що виражається в нейтропенії, лейкопенії, анемії та тромбоцитопенії з супутніми інфекціями. Також повідомлялося про нові прояви або погіршення раніше наявної периферичної невропатії. Гастроінтестинальна токсичність, що виявляється у вигляді анорексії, нудоти, блювання, діареї, запорів та стоматиту також відноситься до побічних ефектів при терапії препаратом Халавен. Інші побічні ефекти включають стомлюваність, алопецію, підвищення активності печінкових ферментів, сепсис та м'язово-скелетний біль. Профіль безпеки комбінації препарату Халавен з трастузумабом або капецитабіном відповідає відомому профілю безпеки кожного з цих препаратів окремо. У Таблиці 2 представлена частота виникнення побічних ефектів, що спостерігаються у пацієнтів з раком молочної залози та саркомами м'яких тканин, які отримували рекомендовану дозу препарату Халавен у монотерапії у клінічних дослідженнях фази II та III. Для позначення частоти небажаних явищ використовується така класифікація: дуже часто (≥1/10 випадків); часто (≥1/100, Таблиця 2. Системи органів Дуже часто Часто Не часто Рідко Інфекційні та паразитарні захворювання Інфекція сечовивідних шляхів (8.5%) (G3/4 0.7%) Пневмонія (1.6%) (G3/4 1.0%) Кандидоз порожнини рота Герпес слизової оболонки порожнини рота Інфекція верхніх дихальних шляхів Назофарингіт Сепсис (0.5%) (G3/4 0.4%) а Нейтропенічний сепсис (0.2%) (G3/4 0.1%) Септичний шок (0.2%) (G3/4 0.2%) а З боку крові та лімфатичної системи Нейтропенія (53.6%) (G3/4 46.0%) Лейкопенія (27.9%) (G3/4 17.0%) Анемія (21.8%) (G3/4 3.0%) Лімфопенія (5.7%) (G3/4 2.1%) Фебрильна нейтропенія (4.5%) (G3/4 4.4%) а Тромбоцитопенія (4.2%) (G3/4 0.7%) *Дисеміноване внутрішньосудинне згортання крові b З боку обміну речовин та харчування Зниження апетиту (22.5%) (G3/4 0.7%). Гіпокаліємія (6.8%) (G3/4 2.0%) Гіпомагніємія (2.8%) (G3/4 0.3%) Зневоднення (2.8%) (G3/4 0.5%) d Гіперглікемія Гіпофосфатемія Порушення психіки Безсоння Депресія З боку нервової системи Периферична невропатія з (35.9%) (G3/4 7.3%) Головний біль (17.5%) (G3/4 0.7%) Дисгевзія Запаморочення (9.0%) (G3/4 0.4%) d Гіпестезія Летаргія Нейротоксичність З боку органу зору Підвищення сльозовиділення (5.8%) (G3/4 0.1%) d Кон'юнктивіт З боку органу слуху та лабіринтні порушення Вертиго Дзвін у вухах З боку серця Тахікардія З боку судин "Припливи" Тромбоемболія легеневої артерії (1.3%) (G3/4 1.1%) a Тромбоз глибоких вен З боку дихальної системи, органів грудної клітки та середостіння. Диспное (15.2%) (G3/4 3.5%) а Кашель (15.0%) (G3/4 0.5%) d Орофарингеальний біль Носова кровотеча Ринорея Інтерстиціальні захворювання легень (0.2%) (G3/4 0.1%) З боку шлунково-кишкового тракту Нудота (35.7%) (G3/4 1.1%) d Запор (22.3%) (G3/4 0.7%) d Діарея (18.7%) (G3/4 0.8%) Блювота (18.1%) (G3/4 1.0%) Біль у животі Стоматит (11.1%) (G3/4 1.0%) d Сухість ротової порожнини Диспепсія (6.5%) (G3/4 0.3%) d Гастроезофагеальна рефлюксна хвороба Здуття живота Виразка слизової оболонки ротової порожнини Панкреатит (0.1%) З боку печінки та жовчовивідних шляхів Підвищення активності АСТ (7.7%) (G3/4 1.4%) d Підвищення активності АЛТ (7.6%) (G3/4 1.9%) d Підвищення активності ГГТ (1.7%) (G3/4 0.9%) d Гіпербілірубінемія (1.4%) (G3/4 0.4%) Гепатотоксичність (0.8%) (G3/4 0.6%) З боку шкіри та підшкірних тканин Алопеція Висипання (4,9%) (G3/4 0.1%) Свербіж (3.9%) (G3/4 0.1%) d Ураження нігтів Нічна пітливість Сухість шкіри Еритема Гіпергідроз Ладонно-підошовна еритродизестезія (1.0%) (G3/4 0.1%) d Ангіоневротичний набряк (0.1%) **Синдром Стівенса-Джонсона/токсичний епідермальний некроліз b З боку скелетно-м'язової та сполучної тканини Артралгія та міалгія (20.4%) (G3/4 1.0%) Біль у спині (12.8%) (G3/4 1.5%) Біль у кінцівках (10.0%) (G3/4 0.7%) d Біль у кістках (6.7%) (G3/4 1.2%) М'язовий спазм (5.3%) (G3/4 0.1%) d М'язово-скелетний біль та біль у грудях М'язова слабкість З боку нирок та сечовивідних шляхів Дизурія Гематурія Протеїнурія Ниркова недостатність Загальні розлади та порушення у місці введення Втома/астенія (53.2%) (G3/4 7.7%) Гарячка (21.8%) (G3/4 0.7%) Запалення слизових оболонок (6.4%) (G3/4 0.9%) d Периферичний набряк Біль Озноб Біль у грудях Грипоподібний синдром Лабораторні та інструментальні дані Зниження маси тіла (11.4%) (G3/4 0.4%) d a Включаючи 1 або 2 випадки 5-го ступеня. b Спонтанні повідомлення. c Включаючи терміни: периферична невропатія, периферична моторна невропатія, поліневропатія, парестезія, периферична сенсорна невропатія, периферична сенсомоторна невропатія та демієлінізуюча поліневропатія. d Тільки ступінь 3 * Рідко. ** Частота невідома. Загалом препарат Халавен® має схожий профіль безпеки при застосуванні при раку молочної залози та при саркомах м'яких тканин. Додаткова інформація щодо деяких побічних ефектів Нейтропенія Нейтропенія, що спостерігалася, була оборотною і некумулятивною. Середній час до очікуваного мінімуму числа нейтрофілів (надира) становило 13 днів, а середній час до відновлення після тяжкої нейтропенії (АЧН) У дослідженні EMBRACE зниження кількості нейтрофілів до значень При саркомах м'яких тканин нейтропенія спостерігалася рідше (37,4% випадків), ніж при раку молочної залози (57,9% випадків). Усього нейтропенія разом із патологічно зміненими нейтрофілами зустрічалася з частотою 76% та 84.3% відповідно. Медіана тривалості терапії склала 12 тижнів для пацієнтів з саркомами м'яких тканин та 15.9 тижнів для пацієнтів з раком молочної залози. Повідомлялося про випадки фебрильної нейтропенії, нейтропенічного сепсису, сепсису та септичного шоку з летальним результатом. Серед 1963 пацієнтів з саркомами м'яких тканин та раком молочної залози, які отримували ерибулін у рекомендованих дозах у ході клінічних досліджень спостерігалося по 1 летальному випадку нейтропенічного сепсису (0.1%) та фебрильної нейтропенії (0.1%), а також 3% летальних випадків. та 1 випадок септичного шоку (0.1%). При тяжкій нейтропенії за рішенням лікаря і відповідно до діючих рекомендацій може бути призначений гранулоцитарний колонієстимулюючий фактор (Г-КСФ) або його аналог. У двох клінічних дослідженнях фази III (Дослідження 305 та 301) Г-КФС отримували 18% та 13% пацієнтів відповідно. У дослідженні фази III у пацієнтів з саркомами м'яких тканин ГКСФ отримували 26% пацієнтів. Нейтропенія призводила до припинення участі у дослідженні менше 1% пацієнтів, які отримують ерибулін. Дисеміноване внутрішньосудинне згортання крові Повідомлялося про випадки розвитку дисемінованого внутрішньосудинного зсідання крові, зазвичай асоційованого з нейтропенією та/або сепсисом. Периферична невропатія Серед 1559 пацієнтів з раком молочної залози найчастішим побічним явищем, що призводить до скасування терапії ерибуліном, була периферична невропатія (3.4%). Медіана до появи периферичної нейропатії 2 ступеня склала 12.6 тижнів (після 4 циклів). У 2 із 404 пацієнтів із саркомами м'яких тканин периферична невропатія призвела до скасування терапії ерибуліном. Медіана до появи периферичної нейропатії 2 ступеня склала 18.4 тижнів. Розвиток периферичної невропатії ступеня 3 та 4 виникало у 7.4% пацієнтів із раком молочної залози та у 3.5% пацієнтів із саркомами м'яких тканин. У клінічних дослідженнях було показано, що у пацієнтів з невропатією, що була до початку терапії препаратом Халавен®, не було більшого ризику розвитку нових або погіршення наявних її симптомів, на відміну від пацієнтів, які не мали периферичної невропатії до початку терапії препаратом Халавен®. У пацієнтів з раком молочної залози з попередньою периферичною нейропатією 1 або 2 ступеня частота виникнення периферичної нейропатії 3 ступеня при лікуванні препаратом Халавен становила 14%. Гепатотоксичність У деяких пацієнтів спостерігалося збільшення активності печінкових ферментів на початку лікування ерибуліном (найчастіше в 1-2 циклах). Хоча це відбувалося, швидше за все, через адаптацію печінки до лікування ерибуліном, про гепатотоксичність також повідомлялося. Додаткова інформація з безпеки в спеціальних групах пацієнтів Пацієнти похилого віку Серед 1559 пацієнтів з раком молочної залози, які отримували ерибулін у рекомендованих дозах 283 (18.2%) були старші 65 років. У дослідженні за участю 404 пацієнтів з саркомами 90 пацієнтів (22.3%), які отримували ерибулін, були старші 65 років. Профіль безпеки ерибуліна у літніх пацієнтів (старше 65 років) аналогічний профілю безпеки препарату у молодшої популяції за винятком стомлюваності та астенії, які посилювалися з віком. Спеціальних рекомендацій щодо зниження дози у літніх пацієнтів немає. Пацієнти з печінковою недостатністю При активності АЛТ або АСТ, що перевищує верхню межу норми більш ніж утричі, у пацієнта підвищується ризик розвитку нейтропенії 4 ступеня та фебрильної нейтропенії. При значеннях білірубіну, що перевищують верхню межу норми більш ніж у півтора рази, також підвищується ризик розвитку нейтропенії 4 ступеня та фебрильної нейтропенії, хоча дані, що підтверджують цю залежність, обмежені. Повідомлення про небажані реакції Вкрай важливо повідомляти про небажані реакції, що виникли під час постреєстраційного застосування лікарського засобу. Це дозволить контролювати співвідношення користі та ризику лікарського засобу. Прохання медичним працівникам повідомляти про виникнення будь-яких небажаних реакцій на адресу, зазначену в даній інструкції.Взаємодія з лікарськими засобамиЛікарська несумісність Цей препарат не можна змішувати з іншими лікарськими засобами. Розчин для ін'єкцій Халавен не слід розводити в 5% розчині декстрози для інфузій. Ерибулін переважно (до 70%) екскретується із жовчю. Транспортний білок, який відповідає за цей процес, не виявлено. Ерибулін не є субстратом білка резистентності раку молочної залози (BCRP), білків-переносників органічних аніонів (OAT1, OAT3, OATP1B1, OATP1B3), білків множинної лікарської резистентності (MRP2, MRP4) та транспортного білка жовчних. Лікарська взаємодія з інгібіторами ізоферменту CYP3A4 не очікується. Клінічно значимих відмінностей в експозиції ерибуліна (AUC та Cmax) при його застосуванні спільно з кетоконазолом (інгібітором ізоферменту СYP3А4 та Р-глікопротеїну) та рифампіцином (індуктором ізоферменту CYP3A4) не спостерігалося. Вплив ерибуліна на фармакокінетику інших лікарських засобів Згідно досліджень in vitro, ерибулін може бути слабким інгібітором ізоферменту СYP3А4. Дані in vivo недоступні. При одночасному застосуванні з лікарськими засобами, що володіють вузьким терапевтичним діапазоном і метаболізуються переважно ізоферментом СYP3А4 (наприклад, алфентаніл, циклоспорин, ерготамін, фентаніл, пімозід, хінідин, сиролімус, такролімус) слід виявляти обережність та естезію. Ерибулін не має інгібуючої дії на ізоферменти CYP1A2, CYP2В6, CYP2С8, CYP2C9, CYP2C19, CYP2D6, CYP2E1 у терапевтичному діапазоні концентрацій. У клінічно значущих концентраціях ерибулін не надавав інгібуючої дії на транспортну активність BCRP, OCT1, OCT2, OAT1, OAT3, OATP1B1 та OATP1B3.Спосіб застосування та дозиПрепарат вводять внутрішньовенно. Лікування препаратом Халавен слід проводити тільки під контролем лікаря, який має відповідний досвід застосування цитотоксичних лікарських препаратів. Протиблювотні засоби та глюкокортикостероїди рекомендуються у разі виникнення у пацієнта нудоти та блювання. Рекомендована доза препарату Халавен становить 1.4 мг/м2. Дана доза вводиться внутрішньовенно протягом 2-5 хв у 1-й та 8-й дні кожного 21-денного циклу. Відстрочення введення чергової дози під час терапії Введення препарату Халавен у 1-й або 8-й день циклу терапії необхідно відкласти за наявності будь-якого з наступних станів: абсолютне число нейтрофілів (АЧН) менше 1×109/л; кількість тромбоцитів понад 75×109/л; негематологічна токсичність 3 або 4 ступені. Введення препарату Халавен на 8-й день циклу може бути відкладено максимум на 1 тиждень. Якщо до 15 дня токсичні прояви не вирішилися або їхня виразність не зменшилася до 2 ступеня та менше, введення чергової дози препарату слід пропустити. У разі вирішення або зниження вираженості токсичних проявів до 2 ступеня або нижче до 15 дня препарат Халавен® повинен вводитися у зниженій дозі, при цьому проведення наступного циклу лікування має бути розпочато не раніше ніж через 2 тижні. Зниження дози під час лікування Рекомендації щодо розрахунку дози при відновленні терапії наведені в Таблиці 1. Таблиця 1. Небажані реакції після попереднього введення препарату Халавен ® Рекомендована доза Гематологічні: Нейтропенія <0.5× 109 /л, тривалістю більше 7 днів 1.1 мг/ м2 Нейтропенія <1× 109 /л, ускладнена лихоманкою або інфекцією Тромбоцитопенія <25×10 9 /л Тромбоцитопенія <50×10 9 /л, ускладнена кровотечею або потребує переливання крові/тромбоцитарної маси Негематологічні: Будь-які небажані реакції 3 або 4 ступеня у попередньому циклі 1.1 мг/ м2 Рецидив будь-якої з вищезгаданих гематологічних або негематологічних небажаних реакцій Незважаючи на зниження дози до 1.1 мг/ м2 0.7 мг/ м2 Незважаючи на зниження дози до 0.7 мг/ м2 Припинення терапії препаратом Халавен® Після зниження дози ерибуліна її зворотне підвищення у наступних циклах не рекомендується. Застосування у пацієнтів із печінковою недостатністю Порушення функції печінки, пов'язане з утворенням метастазів Рекомендована доза препарату Халавен для пацієнтів з легкою печінковою недостатністю (клас А по Чайлд-П'ю) становить 1.1 мг/м2 внутрішньовенно протягом 2-5 хв в 1-й та 8-й дні 21-денного лікувального циклу. Рекомендована доза препарату Халавен® для пацієнтів з печінковою недостатністю середнього ступеня тяжкості (клас В по Чайлд-П'ю) становить 0.7 мг/м внутрішньовенно протягом 2-5 хв у 1-му та 8-му дні 21-денного циклу терапії. Застосування препарату Халавен® у пацієнтів з тяжкою печінковою недостатністю (клас С по Чайлд-П'ю) не вивчалося, але очікується, що може знадобитися значне зниження дози препарату Халавен®. Порушення функції печінки, пов'язане з цирозом Застосування препарату цієї групи пацієнтів не вивчалося. Наведені вище дози можуть застосовуватися для пацієнтів з печінковою недостатністю легкого та середнього ступеня тяжкості за умови ретельного моніторингу, т.к. може знадобитися подальше зниження дози. Застосування у пацієнтів з нирковою недостатністю У деяких пацієнтів з нирковою недостатністю середнього або тяжкого ступеня тяжкості (КК менше 50 мл/хв) може спостерігатися збільшення експозиції ерибуліна і, як наслідок, може знадобитися зниження початкової дози. Для всіх пацієнтів з нирковою недостатністю рекомендуються додаткові запобіжні заходи та моніторинг побічних явищ. Застосування у дітей Застосування препарату у дітей та підлітків за показанням рак молочної залози не передбачено. Безпека та ефективність препарату Халавен® у пацієнтів молодше 18 років з саркомами м'яких тканин досі не оцінювалася. Застосування в осіб похилого віку Спеціальних рекомендацій для осіб похилого віку щодо зміни дози не передбачено. Препарат Халавен розводять в асептичних умовах не більше ніж у 100 мл 0.9% розчину натрію хлориду для ін'єкцій. Препарат не можна змішувати з іншими лікарськими засобами, а також розводити у 5% розчині декстрози. Перед введенням слід забезпечити хороший доступ до периферичних вен або центральної вені. Халавен® не має дратівливої або некротизуючої дії в місці введення. У разі екстравазації лікування має бути симптоматичним.ПередозуванняВ одному з випадків передозування пацієнту помилково було введено 8.6 мг препарату Халавен (приблизно в 4 рази вище запланованої дози), внаслідок чого розвинулась реакція гіперчутливості 3 ступеня на 3-й день та нейтропенія 3 ступеня – на 7-й. Обидві небажані реакції вирішилися за допомогою підтримуючої терапії. Лікування: антидот при передозуванні препаратом Халавен невідомий. У разі передозування рекомендується постійне спостереження за пацієнтом та використання симптоматичної терапії.Запобіжні заходи та особливі вказівкиГематологічні Мієлосупресія є дозозалежною і насамперед виявляється у вигляді нейтропенії (див. розділ "Побічна дія"). У кожного пацієнта перед введенням будь-якої дози препарату Халавен слід провести клінічний аналіз крові. Лікування препаратом Халавен можна починати тільки при АЧН вище 1.5×109/л і числі тромбоцитів вище 100×109/л. Менш ніж у 5% пацієнтів, які отримують Халавен, спостерігалася фебрильна нейтропенія. При розвитку у пацієнта фебрильної нейтропенії, а також при тяжкій нейтропенії або тромбоцитопенії слід скоригувати лікування відповідно до рекомендацій, наведених у розділі "Режим дозування". При активності АЛТ або АСТ, що перевищує верхню межу норми більш ніж утричі, у пацієнта підвищується ризик розвитку нейтропенії 4 ступеня та фебрильної нейтропенії. При значеннях білірубіну, що перевищують верхню межу норми більш ніж у півтора рази, також підвищується ризик розвитку нейтропенії 4 ступеня та фебрильної нейтропенії, хоча дані, що підтверджують цю залежність, обмежені. Повідомлялося про випадки фебрильної нейтропенії, нейтропенічного сепсису, сепсису та септичного шоку з летальним результатом. При тяжкій нейтропенії за рішенням лікаря і відповідно до діючих рекомендацій може бути призначений гранулоцитарний колонієстимулюючий фактор (Г-КСФ) або його аналог. Периферична невропатія Слід проводити постійне спостереження за можливими ознаками периферичної моторної або сенсорної невропатії у пацієнтів. Розвиток тяжкої периферичної невропатії потребує затримки введення або зменшення дози. Пацієнти з попередньою периферичною нейропатією більш ніж 2 ступеня тяжкості не включалися до клінічних досліджень. Тим не менш, у пацієнтів з попередньою невропатією 1 або 2 ступеня тяжкості не спостерігався більший ризик розвитку нових або погіршення наявних її симптомів у порівнянні з пацієнтами, включеними в дослідження без даного стану. Подовження інтервалу QT У неконтрольованому відкритому дослідженні ЕКГ на 26 пацієнтах, подовження інтервалу QT відзначалося на 8-й день, незалежно від концентрації ерибуліна та при нормальних значеннях інтервалу в 1-й день. На фоні лікування препаратом Халавен® моніторинг ЕКГ рекомендується проводити у пацієнтів із серцевою недостатністю та брадіаритміями, а також при одночасному прийомі лікарських засобів, що подовжують інтервал QT (в т.ч. антиаритмічних ІА та ІІІ класів). До початку лікування препаратом Халавен® рекомендується усунути електролітний дисбаланс (наприклад, гіпокаліємію, гіпомагніємію), а на фоні лікування моніторувати вміст цих електролітів у крові. Не рекомендується призначати препарат Халавен пацієнтам, які мають синдром вродженого подовження інтервалу QT. Використання у комбінаціях Встановлено, що застосування ерибуліна в комбінації з анти-HER2 терапією та капецитабіном є безпечним. Допоміжні речовини Халавен містить невелику кількість етанолу (менше 100 мг на дозу). Спеціальні запобіжні заходи при утилізації та використанні Підготовка та введення препарату може здійснюватися виключно особами, які мають відповідний досвід роботи з цитостатиками. Халавен® є цитотоксичним протипухлинним препаратом і при роботі з ним, як і з іншими токсичними речовинами, слід проявляти обережність. Рекомендується використовувати рукавички, захисні окуляри та захисний одяг. У разі потрапляння розчину препарату на шкіру необхідно відразу ж ретельно промити цю ділянку шкіри водою з милом. При контакті препарату зі слизовими оболонками місце контакту необхідно ретельно промити водою. При вагітності не слід працювати з препаратом Халавен. Зберігання розкритої упаковки З мікробіологічної точки зору Халавен слід використовувати негайно після розтину. Якщо препарат не застосовується відразу після розкриття упаковки, за терміни та умови його зберігання відповідає особа, яка працює з препаратом. Якщо Халавен не застосовується відразу ж після розкриття упаковки у вигляді нерозведеного розчину, максимальний термін зберігання при 25°С на розсіяному світлі становить 4 год, а в холодильнику (2-8°С) – 24 год. Розведений розчин препарату Халавен® (в концентраціях від 0.02 мг/мл до 0.2 мг/мл у 0.9% розчині натрію хлориду для ін'єкцій) може зберігатися не більше 24 годин при температурі 2-8°С, за винятком тих ситуацій, коли розведення вихідного розчину здійснювалося у стандартизованих контрольованих асептичних умовах. Невикористані залишки препарату і використані матеріали слід утилізувати згідно з діючими в РФ вимогами. Вплив на здатність до керування автотранспортом та управління механізмами При прийомі препарату Халавен можуть спостерігатися такі побічні ефекти, як втома або запаморочення, які можуть мати слабкий або помірний вплив на можливість керувати автомобілем або працювати з механізмами. Пацієнтів слід інформувати про те, що з появою втоми або запаморочення їм не можна керувати автомобілем або працювати з механізмами.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептом
Склад, форма випуску та упаковка1 флакон містить іфосфаміду 0,5 г, 1,0 г або 2,0 г. 0,5 г, 1,0 г або 2,0 г скляний флакон прозорого безбарвного скла (тип I або III, Євр. Фарм.), номінальним об'ємом 20 мл. 30 мл або 50 мл, відповідно, закупорений гумовою пробкою та обкатаний алюмінієвим ковпачком з пластиковою кришкою типу "фліп-офф" з гладкою поверхнею або з рельєфним написом "FLIP OFF". 1 флакон з інструкцією із застосування в картонну пачку.Опис лікарської формиБілий чи майже білий кристалічний порошок.Фармакотерапевтична групаПротипухлинний засіб - алкілююча сполука.ФармакокінетикаФармакокінетика іфосфаміду у людини має дозозалежний характер. Всмоктування та розподіл Через кілька хвилин після внутрішньовенного введення іфосфамід визначається в органах та тканинах. Зв'язування із білками плазми низьке. Об'єм розподілу приблизно відповідає загальному об'єму рідини в організмі та досягає 0,5-0,8 л/кг. Незмінений іфосфамід може проникати через гематоенцефалічний бар'єр (ГЕБ). Здатність активних метаболітів і фосфаміду проникати через гематоенцефалічний бар'єр остаточно не з'ясована. Враховуючи структурну схожість іфосфаміду з циклофосфамідом, іншим цитотоксичним препаратом групи оксазафосфоринів, для якого був доведений тератогенний ефект, можна припустити, що іфосфамід здатний проникати через плаценту та екскретуватися у грудне молоко. Метаболізм Активна речовина - іфосфамід - є проліками (неактивною транспортною формою). Після внутрішньовенного введення іфосфамід перетворюється мікросомальними оксидазами печінки у фармакологічно активний метаболіт 4-гідроксіїфосфамід. У пацієнтів з порушеннями функції печінки активація іфосфаміду може бути сповільнена і навіть знижена. Виведення Іфосфамід та його метаболіт виводяться, переважно, нирками. Період напіввиведення іфосфаміду та його 4-гідроксиметаболіту становить 4-8 годин. При одноразовому введенні близько 80% дози іфосфаміду виводиться протягом 24 годин. Значна кількість незміненого іфосфаміду виявляється у спинномозковій рідині, мабуть, унаслідок високої ліофільності речовини. Нирковий кліренс становить 6-22 мл/хв. Літні пацієнти Клінічні дослідження за участю пацієнтів віком від 40 до 71 року демонструють, що період напіввиведення іфосфаміду збільшується залежно від віку, що дозволяє припустити збільшення обсягу розподілу іфосфаміду з віком. Значних змін швидкості виведення іфосфаміду нирками чи іншим шляхом не виявлялося.ФармакодинамікаІфосфамід - алкілюючий цитостатик із групи азотистого іприту, похідне оксазафосфоринів. Протипухлинна активність іфосфаміду обумовлена алкілуванням нуклеофільних центрів, порушенням синтезу ДНК та блокуванням мітотичного поділу пухлинних клітин. Пошкодження ДНК найчастіше відбуваються у фазах G1 та G2 клітинного циклу.Показання до застосуванняЗлоякісні пухлини яєчка; рак яєчників; Рак шийки матки; Рак молочної залози; Рак легені (недрібноклітинний і дрібноклітинний); Саркоми м'яких тканин, включаючи остеосаркому та рабдоміосаркому; Саркома Юїнга; Рак підшлункової залози; Неходжкінські лімфоми; Лімфогранулематоз.Протипоказання до застосуванняПідвищена чутливість до іфосфаміду; Обструкція сечовивідних шляхів; Тяжкі порушення функції кісткового мозку (особливо у пацієнтів, які раніше отримували лікування цитотоксичними препаратами або променевою терапією); Запалення сечового міхура (цистит); Гострі інфекційні захворювання; Вагітність та період грудного вигодовування. З обережністю: гіпопротеїнемія (гіпоальбумінемія), порушення електролітного балансу, літній вік, імуносупресія, цукровий діабет, порушення функції печінки, хронічна печінкова недостатність, метастази в головний мозок, церебральні симптоми, порушення функції нирок та/або утруднені сечі вітряна віспа (в т.ч. недавно перенесена або після контакту з хворими), герпес, що оперізує, попередня променева терапія, ослаблені пацієнти.Вагітність та лактаціяУ дослідженнях на тваринах встановлено, що введення іфосфаміду може супроводжуватися проявами гено- та фетотоксичності, що дозволяє припустити можливість порушень розвитку плода у вагітних жінок при терапії іфосфамідом. Повідомлялося про затримку зростання плода та неонатальну анемію після проведення хіміотерапії іфосфамідом під час вагітності. Крім того, вплив циклофосфаміду, іншого цитотоксичного препарату групи оксазафосфоринів, подібного до структури з іфосфамідом. було причиною мимовільного аборту, вад розвитку (мальформацій) після дії протягом першого триместру, а також неонатальних порушень, у тому числі лейкопенії, панцитопенії, тяжкої гіпоплазії кісткового мозку та гастроентериту. Дані застосування циклофосфаміду у тварин свідчать про те, що підвищений ризик невиношування вагітності та мальформацій може зберігатися і після припинення дії препарату, оскільки ооцити та/або фолікули, що зазнали впливу у будь-якій фазі дозрівання, існують тривалий час, (див. розділ "Мутагенність, канцерогенність та генотоксичність"). Під час лікування іфосфамідом жінкам не слід вагітніти. Жінки дітородного віку, за життєвими показаннями, що отримують терапію іфосфамідом, повинні використовувати надійні способи контрацепції, як під час терапії, так і протягом не менше шести місяців після її закінчення. У разі настання вагітності під час проведення циклу хіміотерапії і фосфамідом. або після його завершення, пацієнтка має бути поінформована про потенційну небезпеку для плода. Іфосфамід може екскретуватися у грудне молоко. Внаслідок цього у дітей, які перебувають на грудному вигодовуванні, можуть розвиватися токсичні ефекти, зокрема, нейтропенія, тромбоцитопенія, зниження концентрації гемоглобіну та діарею. На час лікування іфосфамідом грудне вигодовування слід припинити.Побічна діяУ пацієнтів, які отримують іфосфамід як монотерапію загальною дозою від 4 до 12 г/м2 на курс, критеріями для обмеження дози є такі токсичні ефекти як мієлосупресія та уротоксичність. Застосування місни як уропротектора, а також інтенсивна гідратація та фракціонування дози можуть суттєво знизити частоту гематурії, особливо макрогематурії, пов'язаної з геморагічним циститом. Інші значущі побічні ефекти включають алопецію, нудоту, блювання та токсичні явища з боку центральної нервової системи. Побічні реакції, що зустрічалися при застосуванні іфосфаміду під час проведення клінічних досліджень та під час післяреєстраційного спостереження, перераховані відповідно до наступної градації: дуже часто (≥1/10); часто (≥1/100; Інфекційні та паразитарні захворювання: часто – інфекції*; нечасто – пневмонія; частота невідома – сепсис (септичний шок)**. Доброякісні, злоякісні та неуточнені новоутворення (включаючи кісти та поліпи): нечасто – вторинні пухлини**, карцинома сечовивідних шляхів, мієлодиспластичний синдром, гострий лейкоз** (гострий мієлоїдний лейкоз**, гострий промієлозний) ; частота невідома – лімфома (неходжкінська лімфома), саркома**, нирково-клітинна карцинома, рак щитовидної залози, прогресування супутніх злоякісних новоутворень. Порушення з боку крові та лімфатичної системи: дуже часто – мієлосупресія**, лейкопенія1, нейтропенія, тромбоцитопенія2, анемія3; частота невідома – гематотоксичність**, агранулоцитоз, фебрильна аплазія кісткового мозку, десиміноване внутрішньосудинне згортання, гемолітичний уремічний синдром, гемолітична анемія, неонатальна анемія, метгемоглобінемія. Порушення з боку імунної системи: рідко – реакції гіперчутливості; дуже рідко – шок; частота невідома – набряк Квінке**, анафілактичні реакції, імуносупресія, кропив'янка. Порушення з боку ендокринної системи: рідко – синдром неадекватної секреції антидіуретичного гормону. Порушення з боку обміну речовин та харчування: часто – анорексія, метаболічний ацидоз; рідко – гіпонатріємія, затримка рідини; дуже рідко – гіпокаліємія; частота невідома – синдром розпаду пухлини, гіпокальціємія, гіпофосфатемія, гіперглікемія, полідипсія. Порушення психіки: нечасто – галюцинації, депресивний психоз, дезорієнтація, тривожність, сплутаність свідомості; частота невідома – панічні атаки, кататонія, манія, параноя, маячня, делірій, брадифренія, мутизм, зміна психічного статусу, ехолалія, логорея, персеверація, амнезія. Порушення з боку нервової системи: дуже часто – ЦНС-токсичність4,5, енцефалопатія, млявість; нечасто - сонливість, периферична нейропатія, забудькуватість, запаморочення; рідко – мозочковий синдром, судоми**; дуже рідко – кома, полінейропатія; частота невідома - дизартрія, епілептичний статус, синдром задньої оборотної лейкоенцефалопатії, лейкоенцефалопатія, екстрапірамідні розлади, астериксис (печінковий тремор), апраксія, дизестезія, гіпестезія, парестезії, невралгія, порушення рухів, порушення. Порушення з боку органу зору: рідко – порушення зору; частота невідома - "розмите" зір, кон'юнктивіт, подразнення очей. Порушення з боку органу слуху та лабіринтні порушення: частота невідома – глухота, приглухуватість, системне запаморочення, дзвін у вухах. Порушення з боку серця: нечасто – кардіотоксичність6**, шлуночкова аритмія, шлуночкова екстрасистолія, надшлуночкова аритмія, надшлуночкова екстрасистолія. серцева недостатність**; частота невідома - фібриляція шлуночків**, шлуночкова тахікардія**, фібриляція передсердь, тріпотіння передсердь, передчасна деполяризація передсердь, брадикардія, зупинка серця**, інфаркт міокарда**, кардіогенний шок**, блокада лівий/правий , міокардіальний крововилив, стенокардія, порушення функції лівого шлуночка, кардіоміопатія**, застійна кардіоміопатія, міокардит**, депресія міокарда, прискорене серцебиття, зниження фракції викиду'*, зміни на електрокардіограмі (зміна сегмента ST, ін) . Порушення з боку судин: нечасто – гіпотензія7, ризик кровотеч; дуже рідко – флебіти8; частота невідома – тромбоемболія легеневої артерії (ТЕЛА), тромбоз глибоких вен, синдром підвищеної проникності капілярів, васкуліт, гіпертензія, припливи крові до шкіри обличчя. Порушення з боку дихальної системи, органів грудної кзетки та середостіння: дуже рідко – інтерстиціальний фіброз легень**, інтерстиціальний пневмоніт, набряк легенів**; частота невідома – дихальна недостатність**, гострий респіраторний дистрес-синдром**, легенева гіпертензія**, алергічний альвеоліт, пневмонія**, плевральний випіт, бронхоспазм, задишка, гіпоксія, кашель. Порушення з боку шлунково-кишкового тракту: дуже часто – нудота, блювання; нечасто – діарея, стоматит, обстипація; дуже рідко – панкреатит; частота невідома - запалення сліпої кишки, коліт, ентероколіт, кишкова непрохідність, шлунково-кишкові кровотечі, виразка слизової оболонки, біль у животі, гіперсекреція слини. Порушення з боку печінки та жовчовивідних шляхів: Нечасто – гепатотоксичність9**, печінкова недостатність; частота невідома – фульмінантний гепатит**, венооклюзійна хвороба печінки, тромбоз портальної вени, цитолітичний гепатит, холестаз. Порушення з боку шкіри та підшкірних тканин: дуже часто – алопеція; рідко - дерматит, папульозний висип; частота невідома - токсичний епідермальний некроліз, синдром Стівенса-Джонсона. долонно-підошовна еритродизестезія, місцева запальна реакція в раніше опроміненій ділянці, некроз шкіри, набряк обличчя, петехії, висип, макулярний висип, свербіж, еритема, гіперпігментація шкіри, пітливість, ураження нігтів. Порушення з боку скелетно-м'язової та сполучної тканини: дуже рідко – остеомаляція, рахіт; частота невідома – рабдоміоліз, затримка росту, міалгія, артралгія, біль у кінцівках, м'язові спазми. Порушення з боку нирок та сечовивідних шляхів: дуже часто – геморагічний цистит10, гематурія (на фоні та без застосування місни), макрогематурія (без застосування місни), порушення функції нирок11, структурні ушкодження нирок12; часто – макрогематурія (на фоні застосування місни), нефропатія, тубулярна дисфункція; нечасто – нетримання сечі; рідко – порушення гломерулярної фільтрації, тубулярний ацидоз, протеїнурія; дуже рідко – синдром де Тоні-Дебре-Фанконі; частота невідома – тубулоінтерстиціальний нефрит, нефрогенний нецукровий діабет, фосфатурія, аміноацидурія, поліурія, енурез, почуття неповного випорожнення сечового міхура, гостра ниркова недостатність**, хронічна ниркова недостатність**. Вагітність, післяпологові та перинатальні стани: часто – порушення сперматогенезу; нечасто – недостатність функції яєчників, аменорея, зниження рівня естрогену в крові; рідко – азооспермія, олігоспермія; частота невідома – безпліддя, передчасна менопауза, розлад овуляції, підвищення рівня гонадотропіну в крові. Порушення з боку статевих органів та молочної залози: рідко – гіпераміноацидурія; частота невідома – затримка розвитку плода. Вроджені, спадкові та генетичні порушення: дуже рідко – посилення реакції на променеву терапію. Загальні розлади та порушення у місці введення: дуже часто – лихоманка; часто - нейтропенічна лихоманка13, слабкість; нечасто – підвищена стомлюваність; частота невідома - дисфорія, поліорганна недостатність**, загальне фізичне виснаження, реакції на місці ін'єкції/інфузії****, біль у грудях, набряк, запалення слизових оболонок, біль, гіпертермія, озноб. *включаючи реактивацію прихованих інфекцій, таких як вірусний гепатит, пневмоцистна пневмонія. оперізувальний герпес, стронгілоїдоз, прогресуюча багатоосередкова лейкоенцефалопатія та інші вірусні та грибкові інфекції **включаючи випадки з летальним кінцем ***мієлосупресія. виражена недостатністю кісткового мозку ****включаючи набряклість, запалення, біль, почервоніння, хворобливу чутливість та свербіння 1 Повідомлялися такі симптоми лейкопенії: нейтропенія, гранулоцитопенія. лімфопенія та панцитопенія. 2 Тромбоцитопенія може ускладнюватися розвитком кровотечі. Повідомлялося про розвиток кровотеч із летальним результатом. 3 Включає випадки анемії та зниження гемоглобіну/гематокриту. 4 Надходили повідомлення про енцефалопатію з розвитком коми та летальним результатом. 5 ЦНС-токсичність виявлялася наступними симптомами: зміненою поведінкою. афективною лабільністю, агресією, збудженням, тривожністю, афазією, астенією, атаксією, мозочковим синдромом, недостатністю церебральної функції, когнітивними розладами, комою, сплутаністю свідомості, дисфункцією черепно-мозкових нервів, депресивним станом, депресивним станом, депресивним станом, депресивним станом енцефалопатією, сплощеним афектом, галюцинаціями, головним болем, порушенням мислення, млявістю, погіршенням пам'яті, зміною настрою, руховими розладами, м'язовими спазмами, міоклонусом, прогресуючою втратою стовбурових рефлексів, безтремтністю, психотичними реакціями. 6 Кардіотоксичність виявлялася застійною серцевою недостатністю, тахікардією, набряком легень. 7 Повідомлялося про гіпотензію, що призводить до шоку та летального результату. 8 Включає випадки, повідомлені як флебіт та подразнення стінок вени. 9 Гепатотоксичність виявлялася підвищенням активності ферментів печінки (аланінамінотрансферази (АЛТ), аспартатамінотрансферази (ACT), лужної фосфатази, гамма-глутамілтрансферази та лактатдегідрогенази) та підвищенням концентрації білірубіну, жовтяничної та печінково-. 10 Частота геморагічного циститу оцінювалася за частотою гематурії. Симптоми включали дизурію та поллакіурію. 11 Порушення функції нирок виявлялося нирковою недостатністю (у тому числі, гострою нирковою недостатністю, незворотною нирковою недостатністю; зареєстровані летальні наслідки), підвищенням концентрації креатиніну в сироватці, підвищенням концентрації азоту сечовини крові, зниженням кліренсу креатиніну, метаболічним ацидозом, гіпонатріємія, уремія, підвищення кліренсу креатиніну. 12 Пошкодження структури нирок виявлялося у вигляді гострого тубулярного некрозу, пошкодження ниркової паренхіми, ферментурії, циліндрурії, протеїнурії. 13 При оцінці частоти нейтропенічної лихоманки враховували випадки гранулоцитопенічної лихоманки. Клас-специфічні реакції: Наступні реакції були зареєстровані для циклофосфаміду - іншого цитотоксичного препарату групи оксазафосфорину: рак ниркової балії, рак сечоводу, рак сечового міхура, некроз сечового міхура, фіброз сечового міхура, контрактура сечового міхура, геморагічний пієліт, геморагічний уретрит, виразковий цистит; внутрішньоутробна загибель плода, порушення розвитку плода, фетотоксичність (включаючи мієлосупресію та гастроентерит), передчасні пологи, атрофія яєчок та олігоменорея.Взаємодія з лікарськими засобамиПланове спільне або супутнє призначення інших речовин або методів терапії, які здатні збільшити ймовірність та тяжкість токсичних ефектів за рахунок фармакодинамічних або фармакокінетичних взаємодій, потребує ретельної індивідуальної оцінки співвідношення очікуваної користі та можливого ризику. З метою своєчасного втручання необхідно ретельно стежити за хворими, які отримують подібну комбіновану терапію. Пацієнти, які отримують іфосфамід разом із препаратами, здатними уповільнювати його активацію через можливе зниження ефективності терапії або необхідність корекції дози, повинні перебувати під постійним наглядом лікаря. Посилення гематотоксичності та/або імуносупресії може виникнути в результаті спільного застосування іфосфаміду та інгібіторів ангіотензин-перетворюючого ферменту (можуть викликати лейкопенію), карбоплатину, цисплатину та наталізумабу. Комбінація іфосфаміду з антрациклінами або з опроміненням області серця може призводити до підвищення кардіотоксичності. Внаслідок комбінованого застосування іфосфаміду з аміодароном або Г-КСФ, ГМ-КСФ може збільшуватися легенева токсичність. Підвищена нефротоксичність може бути результатом спільного застосування препарату з ацикловіром, аміноглікозидами, амфотерицином, карбоплатином і цисплатином. Комбіноване застосування іфосфаміду з бусульфаном, а також при опроміненні ділянок сечового міхура може призводити до підвищення ризику розвитку геморагічного циститу. При сумісному призначенні іфосфаміду з протиблювотними засобами, антигістамінними препаратами, наркотичними анальгетиками та седативними препаратами можуть бути додаткові побічні ефекти з боку ЦНС. Індуктори мікросомальних ферментів печінки, зокрема, цитохрому Р450 та позапечінкових мікросомальних ферментів Слід враховувати можливість посиленого утворення цитотоксичних метаболітів у разі попереднього або супутнього застосування карбамазепіну, глюкокортикостероїдів, рифампіцину, фенобарбіталу, бензодіазепінів, хлоралгідрату, фенітоїну та препаратів звіробою продірявленого. Інгібітори ізоферменту CYP3A4 Зниження активації та метаболізму іфосфаміду може змінити ефективність терапії. Інгібітори ізоферменту CYP3A4, такі як кетоконазол, флуконазол та ітраконазол, можуть призвести до збільшення утворення метаболітів і фосфаміду, що мають ЦНС-токсичність і нефротоксичність. Апрепітант Вказують на взаємозв'язок нейротоксичності іфосфаміду з прийомом апрепітанту для профілактики блювоти, що є індуктором, так і помірним інгібітором ізоферменту CYP3A4. Доцетаксел У випадках, коли іфосфамід вводили до інфузії доцетакселу, спостерігалося збільшення шлунково-кишкової токсичності. Похідні кумарину У пацієнтів, які отримують іфосфамід та варфарин, відзначалося збільшення міжнародного нормалізованого відношення. Вакцини Очікується, що іфосфамід, будучи імуносупресором, знижує відповідь організму на вакцинацію. Використання живих вакцин може призвести до інфекції, спричиненої вакциною. Тамоксифен Спільне застосування тамоксифену та іфосфаміду може збільшити ризик тромбоемболічних ускладнень. Цисплатин Спричинена цисплатином втрата слуху може посилюватися при одночасному призначенні іфосфаміду (див. також взаємодії вище). Іринотекан Утворення активних метаболітів іринотекану може знижуватися при одночасному застосуванні з іфосфамідом. Етанол У деяких пацієнтів етанол може викликати нудоту та блювання при одночасному прийомі з іфосфамідом. Слід зважати на посилення мієлотоксичності іфосфаміду внаслідок взаємодії з іншими цитостатичними препаратами або опроміненням. Одночасне застосування іфосфаміду та алопуринолу або гідрохлортіазиду може також збільшувати мієлосупресивний ефект. Попереднє або одночасне застосування нефротоксичних препаратів, таких як цисплатин, аміноглікозиди, ацикловір та амфотерицин В може посилювати нефротоксичні ефекти іфосфаміду і, внаслідок цього, гематотоксичність та неврологічну токсичність. Препарати, що діють на ЦНС, зокрема, протиблювотні, транквілізатори, наркотичні анальгетики та антигістамінні препарати, повинні застосовуватися з особливою обережністю, і у разі розвитку іфосфамід-індукованої енцефалопатії, по можливості, скасовані. Іфосфамід посилює цукрознижувальний ефект похідних сульфонілсечовини. Іфосфамід посилює міорелаксуючу дію суксаметонію. Результати експериментів in vitro свідчать, що бупропіон переважно катаболізується за допомогою мікросомального ізоферменту CYP2B6. Тому необхідно виявляти обережність у разі одночасного застосування бупропіону та препаратів, що діють на ізофермент CYP2B6 (таких як орфенадрин, циклофосфамід та іфосфамід). Грейпфрут містить речовину, яка спричиняє пригнічення ізоферментів цитохрому Р450, і тому може знижувати метаболічну активацію іфосфаміду і, отже, його ефективність. При лікуванні іфосфамідом пацієнтам слід уникати вживання грейпфруту та/або продуктів або напоїв, що містять цей фрукт. Іфосфамід може посилювати шкірні реакції на опромінення (ретроспективний радіаційний синдром). Для іфосфаміду, подібно до циклофосфаміду, можливі наступні взаємодії: терапевтичний ефект і токсичність іфосфаміду можуть посилюватися при одночасному застосуванні хлорпромазину, трийодтироніну або інгібіторів альдегіддегідрогенази, таких як дисульфірам (Антабус).Спосіб застосування та дозиДози внутрішньовенно у вигляді інфузії. Призначати препарат Холоксан може лікар, який має досвід застосування цього лікарського засобу, і лише за умови постійного моніторингу формули клінічних, біохімічних та гематологічних параметрів як перед початком кожного циклу хіміотерапії, так і в проміжках між циклами. Доза препарату підбирається індивідуально. Як монотерапія у дорослих пацієнтів найчастіше використовується фракціоноване застосування. Дози, тривалість циклів терапії та інтервалів між циклами залежать від показань до застосування, загального стану пацієнта, функціонування органів та результатів лабораторних досліджень. Застосування препаратів, що стимулюють кровотворення (колонієстимулюючих факторів та стимуляторів еритропоезу) може розглядатися як міра зниження ризику ускладнень у вигляді мієлосупресії та/або як міра, що сприяє досягненню необхідної терапевтичної концентрації препарату. При цьому необхідно пам'ятати про потенційну взаємодію з гранулоцитарним колонієстимулюючим фактором (Г-КСФ) та гранулоцитарно-макрофагальним колонієстимулюючим фактором (ГM-КСФ), оскільки вони можуть викликати токсичні легеневі ефекти. Перед введенням розчин слід візуально перевірити на наявність частинок або зміни кольору. Використовують розчин із концентрацією іфосфаміду не вище 4%. Якщо не зазначено інакше, препарат Холоксан рекомендується застосовувати за такими схемами: 1. Загальна доза за цикл - 8-12 г/м2 (200-300 мг/кг маси тіла) у вигляді фракціонованої дози 1,6-2,4 г/м2 (40-60 мг/кг маси тіла) щодня протягом 3-5 днів. Введення виконується у вигляді внутрішньовенної короткочасної інфузії протягом періоду часу від 30 хв до 2 годин залежно від обсягу, що вводиться. 2. Загальна доза за цикл – 5-6 г/м2 (125-150 мг/кг маси тіла) – не повинна перевищувати 10 г/м2 (250 мг/кг маси тіла) – у вигляді високої одноразової дози, що застосовується зазвичай у ході тривалої 24-годинної інфузії. Введення іфосфаміду у вигляді одноразової високої дози може призводити до тяжких проявів гематологічної, урологічної. нефрологічної та неврологічної токсичності. Частота застосування препарату Холоксан визначається ступенем мієлосупресії та часу, необхідного для відновлення адекватної функції кісткового мозку. Зазвичай проводять 4 курси терапії, але у клінічній практиці проводили до 7 курсів (у вигляді інфузій від 6 до 24 год). Повторний курс проводився після рецидиву захворювання. Наведені вище рекомендації щодо дозування належать переважно до монотерапії препаратом Холоксан. При використанні з іншими цитостатиками у складі комбінованої терапії повинні дотримуватися інструкції з дозування відповідно до терапевтичної схеми. При використанні комбінації з іншими хіміотерапевтичними препаратами, що мають подібну токсичність, може знадобитися зниження дози та/або збільшення інтервалів між введеннями. Під час або відразу після введення препарату Холоксан необхідно забезпечити організм достатньою кількістю рідини (можна у вигляді інфузії) для форсування діурезу з метою зниження утеліальної токсичності. Для профілактики геморагічного циститу препарат Холоксан необхідно застосовувати у комбінації з місною. При застосуванні препарату Холоксан у комбінації з будь-яким іншим цитостатиком потрібно проводити моніторинг формули периферичної крові як перед початком кожного циклу хіміотерапії, так і в проміжках між циклами. За результатами моніторингу формули периферичної крові може знадобитися корекція дози препарату. Цикли терапії можуть бути відновлені через 3-4 тижні. Інтервали між циклами залежать від факторів, що включають показники клінічного аналізу крові, та ступінь відновлення будь-яких небажаних явищ або супутніх симптомів. Мієлосупресія У разі розвитку мієлосупресії доза іфосфаміду повинна бути знижена відповідно до рекомендацій, наведених у таблиці нижче: Лімфоцити/мкл Тромбоцити/мкл Дії >4000 >100000 100% планової дози 4000 – 2500 100000-50000 50% планової дози <2500 <50000 Скасування терапії до нормалізації чи індивідуальне рішення Кількість лейкоцитів, тромбоцитів та концентрацію гемоглобіну слід визначати перед кожним введенням іфосфаміду та з певними інтервалами після введення, при необхідності щодня. Крім необхідних випадків, іфосфамід не слід призначати пацієнтам з кількістю лейкоцитів нижче 2500/мкл. Застосування у пацієнтів з нирковою недостатністю У пацієнтів з порушеннями функції нирок, особливо у тяжкій формі, зниження ниркової екскреції може призвести до збільшення концентрації іфосфаміду та його метаболітів у плазмі. Це, у свою чергу, може спричинити посилення проявів токсичності (нейротоксичності, нефротоксичності та гематотоксичності), та має враховуватися при визначенні дози іфосфаміду для таких хворих. Іфосфамід та його метаболіти піддаються діалізу. Застосування у пацієнтів із печінковою недостатністю Ураження печінки, особливо тяжке, може бути пов'язане зі зниженням активації іфосфаміду. що може вплинути на ефективність терапії. Зниження вмісту альбуміну у сироватці та порушення функції печінки є факторами ризику прояву токсичності щодо центральної нервової системи (ЦНС-токсичності). Порушення функції печінки можуть призводити до збільшення утворення метаболітів і фосфаміду, які, можливо, викликають ЦНС-токсичність та нефротоксичність або сприяють її розвитку. Це необхідно враховувати при доборі дози препарату Холоксан та оцінці відповіді на вибрану дозу. Застосування у дітей Дозування та режим введення препарату Холоксан у дітей залежать від типу пухлини, стадії її розвитку, загального стану пацієнта, що проводилася раніше терапії цитостатиками та можливості поєднати хіміотерапію та променеву терапію. У клінічних дослідженнях використовувалися такі дози: 1. 5 г/м2 (125 мг/кг маси тіла) у вигляді високої одноразової дози, що застосовується зазвичай у вигляді тривалої 24-годинної інфузії; 2. 9 г/м2 (225 мг/кг маси тіла) у вигляді фракціонованої дози, що застосовується зазвичай протягом 5 днів; 3. 9 г/м2 (225 мг/кг маси тіла) у вигляді високої одноразової дози, що застосовується зазвичай у вигляді тривалої 72-годинної інфузії. Застосування у пацієнтів похилого віку При доборі дози та проведенні моніторингу токсичності іфосфаміду у пацієнтів похилого віку слід враховувати знижену функцію печінки, нирок, серця та інших органів, а також супутні захворювання або застосування інших видів терапії. Приготування розчину для інфузій Перед застосуванням препарату необхідно провести візуальну оцінку розчину для виявлення наявності твердих частинок та/або зміни кольору. Перед введенням препарат має бути повністю розчиненим. Порошок розчиняють у воді для ін'єкцій таким чином: 500 мг препарату Холоксан - 13 мл; 1000 мг препарату Холоксан – у 25 мл; 2000 мг препарату Холоксан – у 50 мл. Після збільшення води для ін'єкцій флакони слід енергійно струсити, щоб порошок повністю розчинився. Зазвичай розчинення відбувається за 30-60 с. Якщо цей час порошок повністю не розчинився, дозволяється залишити флакони з розчином на кілька хвилин. Для інфузії рекомендується розбавляти відновлений розчин 5% розчином декстрози, 0.9% розчином натрію хлориду або розчином Рінгера. Для інфузії протягом 30-60 хв використовують розведення до 250 мл, а інфузії протягом 1-2 год - до 500 мл. Для тривалої 24-годинної інфузії високої дози іфосфаміду (наприклад, 5 г/м2) рекомендується використовувати розведення в 3 л 5 % розчину декстрози та/або 0,9 % розчину натрію хлориду. Відновлені та розведені розчини можуть зберігатись протягом 24 годин при температурі 2-8 °C.ПередозуванняДля іфосфаміду немає специфічного антидоту. Іфосфамід та його метаболіти можуть бути видалені за допомогою діалізу. При суїцидальному або ненавмисному передозуванні або інтоксикації слід проводити екстрений гемодіаліз. Серйозні наслідки передозування включають прояви дозозалежної токсичності, такої як ЦНС-токсичність, а також нефротоксичність, мієлосупресія та запалення слизових оболонок. У разі передозування слід уважно стежити за станом пацієнта у зв'язку з можливим розвитком токсичності. Мієлосупресія проявляється в основному лейкопенією. Тяжкість і тривалість мієлосупресії залежить від ступеня передозування. Потрібний регулярний контроль картини крові, а також ретельний моніторинг стану пацієнта. Якщо внаслідок передозування іфосфаміду розвинулася нейтропенія, необхідно здійснювати профілактику інфекцій. У разі розвитку тромбоцитопенії необхідно забезпечити заповнення тромбоцитів відповідно до потреби. Можливий розвиток важкого геморагічного циститу, якщо його профілактика не проводилася взагалі або була недостатньою. При розвитку енцефалопатії, пов'язаної із застосуванням іфосфаміду, можна розглянути можливість застосування метиленового синього. Для лікування передозування слід застосовувати підтримуючу терапію, спрямовану на своєчасну профілактику та лікування змішаної інфекції, мієлосупресії або інших можливих проявів токсичності. Для профілактики циститу та зниження уротоксическіх ефектів показано застосування місни.Запобіжні заходи та особливі вказівкиМієлосупресія Лікування іфосфамідом може викликати мієлосупресію та значне пригнічення імунної відповіді, що може призвести до серйозних інфекцій, включаючи пневмонію та інші бактеріальні, грибкові, вірусні або паразитарні інфекції, а також до сепсису та септичного шоку. Надходили повідомлення про летальні наслідки мієлосупресії та пов'язаний з нею розвитком важких інфекцій на фоні застосування іфосфаміду. Терапія іфосфамідом може спровокувати реактивацію латентних вірусних інфекцій, що потребує відповідного лікування. Іфосфамід-індукована мієлосупресія може виявлятися лейкопенією, нейтропенією, тромбоцитопенією (пов'язаною з підвищеним ризиком кровотеч) та анемією. Введення іфосфаміду зазвичай супроводжується зниженням кількості лейкоцитів. Цей показник досягає мінімуму через 2 тижні після початку введення іфосфаміду. а потім знову підвищується. У деяких випадках при нейтропенії за рішенням лікаря може бути призначена антимікробна профілактика. При нейтропенічній лихоманці необхідна терапія антибіотиками та/або антимікотиками. У пацієнтів, яким попередньо або одночасно проводили хіміотерапію гематотоксичними препаратами, імуносупресорами та/або променевою терапією, а також у пацієнтів з порушеною функцією нирок або цукровим діабетом слід очікувати розвитку тяжкої мієлосупресії та імуносупресії (див. розділ "Взаємодія з іншими". Спільне застосування інших імуносупресорів може посилювати імуносупресію, спричинену іфосфамідом. Ризик розвитку мієлосупресії має дозозалежний характер і збільшується при введенні одноразової дози порівняно з фракціонованою дозою. Іфосфамід слід застосовувати з обережністю, якщо застосовувати взагалі, у пацієнтів з порушенням функції кісткового мозку, тяжкої імуносупресії та за наявності інфекцій. Нейротоксичність При терапії іфосфамідом може розвиватися ЦНС-токсичність та інші нейротоксичні ефекти. Симптоми ЦНС-токсичності при лікуванні іфосфамідом включали: сплутаність свідомості, сонливість, кому, галюцинації, "розмите" зір, психотичну поведінку, екстрапірамідні симптоми, нетримання сечі, судоми. Надходили повідомлення про розвиток периферичної невропатії, пов'язаної із застосуванням іфосфаміду. Нейротоксичність іфосфаміду може виявлятися в період від декількох годин до декількох днів після першого застосування препарату, і в більшості випадків усувається через 48-72 години після припинення введення препарату. У деяких випадках ці симптоми можуть зберігатися довше 72 годин. Іноді відновлення було неповним. Повідомлялося про летальні наслідки ЦНС-токсичності, а також про повторний прояв ЦНС-токсичності після кількох курсів лікування. Про ЦНС-токсичність іфосфаміду повідомляється досить часто і, очевидно, цей побічний ефект є дозозалежним. Іншими факторами ризику розвитку нейротоксичності і фосфаміду, які були продемонстровані або обговорювалися в літературі, є: порушення функції нирок та підвищена концентрація креатиніну у сироватці; низький вміст альбуміну у сироватці; порушення функції печінки; низька концентрація білірубіну, гемоглобіну, зменшення кількості лейкоцитів; ацидоз; низька концентрація бікарбонату сироватки; порушення балансу електролітів, гіпонатріємія та неадекватна секреція антидіуретичного гормону (вазопресину), водна інтоксикація, низьке споживання рідини; наявність метастазів у мозку, попереднє захворювання ЦНС, опромінення мозку; церебральний склероз, периферична васкулопатія; наявність пухлини в нижній частині черевної порожнини, генералізована лімфаденопатія; зниження працездатності, похилого віку, молодий вік; ожиріння,жіноча стать, індивідуальна схильність; взаємодія з іншими лікарськими засобами (зокрема, з апрепітантом, інгібіторами ізоферменту CYP3A4), алкогольна або лікарська залежність або попередня терапія цисплатином. Оскільки нейротоксичність може виявлятися за відсутності виявлених факторів ризику її розвитку, це потребує ретельного моніторингу стану пацієнта. У разі розвитку енцефалопатії застосування іфосфаміду слід припинити. Можливість відновлення застосування іфосфаміду має бути визначена після ретельної оцінки співвідношення користі та ризику індивідуально для кожного пацієнта. Повідомляється як про успішні, так і про невдалі випадки застосування метиленового синього для купірування та профілактики енцефалопатії, пов'язаної із застосуванням іфосфаміду. Враховуючи небажані ефекти іфосфаміду на ЦНС, пацієнтам слід вчасно приймати протиблювотні засоби. При цьому через можливий адитивний ефект лікарські засоби, що діють на ЦНС (протиблювотні, седативні, наркотичні анальгетики або антигістамінні препарати), повинні застосовуватися з особливою обережністю. У разі розвитку іфосфамід-індукованої енцефалопатії їх прийом має бути принаймні припинено. Нефротоксичність та уротоксичність Іфосфамід є як нефротоксичним, і уротоксичним препаратом. До початку лікування іфосфамідом слід оцінити гломерулярну та тубулярну функції нирок та моніторувати їх стан під час та після лікування. При терапії іфосфамідом необхідно регулярно контролювати сечовий осад щодо присутності еритроцитів та інших ознак уро- або нефротоксичності. Рекомендується проведення ретельного клінічного моніторингу біохімічних показників сироватки крові та сечі, включаючи фосфор, калій та інші лабораторні параметри, що застосовуються для ідентифікації нефротоксичності та уротеліальної токсичності. За показаннями має призначатися відповідна замісна терапія. Нефротоксичні ефекти Можливість застосування іфосфаміду у пацієнтів з наявними ушкодженнями нирок або зниженням функції нирок слід розглядати індивідуально, уважно оцінивши ставлення очікуваної користі до можливого ризику. У пацієнтів, які отримували терапію іфосфамідом, спостерігався некроз ниркової паренхіми та тубулярний некроз. Дуже поширені порушення гломерулярної та/або тубулярної функції нирок, що виникають після застосування іфосфаміду. Дані прояви включають зниження швидкості гломерулярної фільтрації та підвищення вмісту сироваткового креатиніну, протеїнурію, ферментурії. циліндрурію, аміноацидурію, фосфатурію та глюкозурію, а також ацидоз ниркових канальців, синдром Фанконі, нирковий рахіт, та уповільнення росту у дітей, а також остеомаляцію у дорослих. В окремих випадках відзначалася гіпокаліємія. Дистальна тубулярна дисфункція призводить до порушення здатності нирок концентрувати сечу. Повідомлялося про розвиток синдрому неадекватної секреції антидіуретичного гормону на фоні застосування іфосфаміду. Тубулярні ушкодження можуть бути виявлені під час терапії іфосфамідом, через кілька місяців або навіть років після припинення лікування. Гломерулярна або тубулярна дисфункція може купуватися, залишатися стабільною або прогресувати через місяці та роки після закінчення лікування іфосфамідом. Надходили також повідомлення про те, що гострий тубулярний некроз, гостра ниркова недостатність та хронічна ниркова недостатність були вторинними по відношенню до терапії іфосфамідом. У разі потреби спільного застосування з такими потенційно нефротоксичними препаратами як аміноглікозиди, ацикловір та амфотерицин В слід бути особливо уважними. Хоча зазначені препарати не посилюють ниркову дисбукцію тубулярної, вони можуть порушувати гломерулярну функцію нирок. Факторами ризику розвитку нефротоксичності є застосування високих кумулятивних доз іфосфаміду, наявність ниркової патології, попередня або супутня терапія потенційно нефротоксичними препаратами (зокрема, цисплатином), ранній вік у дітей (до 5 років), відсутність однієї нирки як у пацієнтів з пухлинами і тих, кому проводилося опромінення області нирок чи унилатеральная нефрэктомия. При лікуванні іфосфамідом таких пацієнтів необхідно бути обережними,оскільки у них може бути підвищена частота та інтенсивність проявів мієлотоксичності. нефротоксичності та неврологічної токсичності. Уротеліальні ефекти Геморагічний цистит, що супроводжується мікро або макрогематурією, є частим дозозалежним ускладненням при лікуванні іфосфамідом. Повідомлялося про розвиток геморагічного циститу, що потребує переливання крові. Ризик розвитку геморагічного циститу підвищується при використанні високих одноразових доз порівняно з фракціонованим введенням. Є дані про розвиток геморагічного циститу після одноразового застосування іфосфаміду. Для профілактики геморагічного циститу іфосфамід завжди необхідно застосовувати у комбінації з місною. Місна значно знижує частоту та вираженість геморагічного циститу і не впливає на терапевтичну дію препарату. До початку терапії іфосфамідом повинні бути виключені або усунені будь-які порушення прохідності сечовивідних шляхів, цистит та інші інфекції нирок та сечовивідних шляхів, а також дисбаланс електролітів (див. розділ "Протипоказання"). Перед введенням чергової дози іфосфаміду рекомендується провести загальний аналіз сечі та дослідження сечового осаду. При тривалому застосуванні іфосфаміду дуже важливо забезпечити регулярний контроль функції нирок, діурезу та сечового осаду, особливо у дітей. Необхідно приділяти особливу увагу достатньої гідратації та регулярному випорожненню сечового міхура. Під час інфузії іфосфаміду або одразу після її закінчення пацієнт повинен випити необхідну кількість рідини для форсування діурезу та зниження ризику розвитку ротоксичних ефектів. Якщо при терапії іфосфамідом розвивається цистит, що супроводжується макро- або мікрогематурією, препарат слід відмінити доти, доки цистит не буде вилікувано. У разі розвитку нефропатії та подальшого продовження терапії іфосфамідом слід очікувати на розвиток незворотного пошкодження нирок. При вирішенні питання щодо продовження лікування іфосфамідом слід ретельно оцінити співвідношення очікуваної користі до можливого ризику. Іфосфамід слід застосовувати з обережністю, якщо застосовувати взагалі, у пацієнтів з активними інфекціями сечовивідних шляхів. Наявне в анамнезі опромінення сечового міхура або лікування бусульфаном може збільшити ризик розвитку геморагічного циститу. Для циклофосфаміду. іншого препарату групи оксазафосфоринів. були зареєстровані наступні прояви уротоксичності: летальний результат уротеліальної токсичності, а також необхідність цистектомії через фіброзу, кровотечу або вторинну зловживання; геморагічний цистит, у тому числі, з важкими формами виразок та некрозів; гематурія, яка може бути більш тяжкою та рецидивною; на відміну від звичайної гематурії, що проходить протягом декількох днів після припинення лікування, вона може зберігатись; ознаки уротеліального подразнення (наприклад, хворобливе сечовипускання, відчуття залишкової сечі, часте сечовипускання, ніктурія, нетримання сечі), а також розвиток фіброзу сечового міхура, невеликої ємності сечового міхура, телеангіектазії та ознак хронічного подразнення сечового міхура: пієліт та у. Кардіотоксичні ефекти Повідомлялося про летальні наслідки кардіотоксичної дії іфосфаміду. Ризик розвитку кардіотоксичних ефектів іфосфаміду залежить від дози і збільшується у пацієнтів із попереднім або супутнім лікуванням іншими кардіотоксичними препаратами або застосуванням опромінення області серця та, можливо, при порушенні функції нирок. У зв'язку з цим необхідно дотримуватись особливої обережності при застосуванні іфосфаміду у пацієнтів, які мають фактори ризику розвитку кардіотоксичності та у хворих із захворюваннями серця. Потрібно проводити регулярний контроль електролітного балансу. Проявами кардіотоксичності є: надшлуночкова або шлуночкова аритмія, у тому числі передсердна/наджелудочкова тахікардія, фібриляція передсердь, шлуночкова тахікардія без пульсу: знижений вольтаж комплексу QRS та зміни сегмента ST або зубця Т; токсична кардіоміопатія, що призводить до серцевої недостатності з явищами застою та гіпотензії: ексудативний перикардит, фібринозний перикардит та епікардіальний фіброз. Легенева токсичність Відзначалися летальні випадки легеневої токсичності, що призводила до дихальної недостатності. Повідомляється, що на фоні лікування іфосфамідом розвиваються інтерстиціальний пневмоніт та пневмосклероз, а також інші форми легеневої токсичності. Вторинні пухлини Подібно до будь-якої цитотоксичної терапії, лікування іфосфамідом пов'язане з ризиком розвитку вторинних пухлин та їх клітин-попередників. Вторинне озлокачествление може розвинутись навіть через кілька років після припинення хіміотерапії. Зокрема, підвищується ризик розвитку мієлодиспластичних змін та їх прогресії у гострі лейкози. Іншими злоякісними пухлинами, про які повідомлялося після використання іфосфаміду або терапевтичних схем з його застосуванням, є лімфоми, рак щитовидної залози та саркоми. Злоякісні новоутворення також мали місце після внутрішньоутробної дії циклофосфаміду – іншого цитотоксичного препарату групи оксазафосфорину. Венооклюзійна хвороба Надходили повідомлення про венооклюзійну хворобу печінки, що розвинулася при хіміотерапії із застосуванням іфосфаміду. Добре відомо також про розвиток цього ускладнення при застосуванні циклофосфаміду. - іншого цитотоксичного препарату групи оксазафосфоринів. Мутагенність, канцерогенність та генотоксичність У зв'язку з наявністю алкілуючої дії, іфосфамід є мутагенною та потенційно канцерогенною речовиною. Слід уникати контактів препарату зі шкірою та слизовими оболонками. Іфосфамід має мутагенний потенціал і генотоксичність щодо чоловічих та жіночих статевих клітин. Жінки не повинні вагітніти під час лікування іфосфамідом. У разі виявлення вагітності під час терапії рекомендується генетичне консультування. Чоловіків, яким має бути призначений іфосфамід, необхідно інформувати про консервацію сперми перед початком лікування та про те, що їм не слід зачинати дітей ні під час терапії, ні, як мінімум, протягом шести місяців після її закінчення. Сексуально активні жінки та чоловіки повинні користуватися надійними засобами контрацепції під час лікування іфосфамідом (див. розділ "Застосування при вагітності та в період грудного вигодовування"). Результати досліджень на тваринах, отримані для циклофосфаміду, іншого цитотоксичного препарату групи оксазафосфоринів. демонструють, що вплив на ооцити під час розвитку фолікула може призвести до зниження показника імплантацій та розвитку життєздатної вагітності та підвищення ризику пороків розвитку плода. Це слід враховувати при штучному заплідненні або вагітності після припинення терапії іфосфамідом. Точна тривалість розвитку фолікулів у людини не відома, але вона може тривати понад 12 місяців. Оогенез та сперматогенез Іфосфамід впливає на процеси оогенезу та сперматогенезу. Відомі випадки аменореї, азооспермії та безпліддя у обох статей. Розвиток безпліддя, ймовірно, залежить від дози іфосфаміду. тривалості терапії, та стану функції статевих залоз під час лікування. У деяких пацієнтів розвинене безпліддя може стати необоротним. Повідомлялося про розвиток аменореї у пацієнток, які отримували іфосфамід. Циклофосфамід, інший цитотоксичний препарат групи оксазафосфоринів. здатний викликати олігоменорею. Постійна хіміотерапія підвищує ризик аменореї у жінок похилого віку. У дівчаток, які отримують лікування іфосфамідом у період до статевого дозрівання, можуть надалі нормально розвиватися вторинні статеві ознаки, регулярні менструації та здатність до зачаття. Однак у дівчаток із збереженою функцією яєчників після завершення лікування існує підвищений ризик розвитку передчасної менопаузи. У чоловіків, які отримують лікування іфосфамідом, може розвиватися олігоспермія або азооспермія, хоча статева функція та лібідо, як правило, не торкаються. У хлопчиків, які отримують лікування іфосфамідом у період до статевого дозрівання, можуть нормально розвиватися вторинні статеві ознаки, але може розвиватися і олігоспермія або азооспермія. Ймовірно також розвиток певної міри атрофії яєчок. Азооспермія може бути оборотною у деяких пацієнтів, хоча відновлення нормального сперматогенезу може тривати кілька років. Відповідно до наявних спостережень чоловіки, які отримували лікування іфосфамідом, згодом мали здатність до зачаття. Протягом зазначених періодів сексуально активним чоловікам і жінкам слід використовувати ефективні методи контрацепції. Тривалість періоду контрацепції після хіміотерапії повинна визначатися відповідно до прогнозу основного захворювання та бажання батьків мати дітей. І тут показано генетичне консультування. Анафілактичні/анафілактоїдні реакції Під час лікування іфосфамідом були зареєстровані анафілактичні/анафілактоїдні реакції, а також перехресна чутливість між цитостатиками групи оксазафосфоринів. Репаративна здатність Іфосфамід може впливати на процес нормального загоєння ран. Алопеція При терапії іфосфамідом частим дозозалежним ускладненням є алопеція, що іноді призводить до повного облисіння. Надалі волосся може відрости знову, але може відрізнятися за фактурою та кольором. Нудота та блювота Введення іфосфаміду може викликати нудоту та блювання. Необхідно слідувати існуючим рекомендаціям щодо застосування протиблювотних препаратів для попередження та зниження тяжкості нудоти та блювання. Споживання етанолу може посилювати викликану іфосфамідом нудоту та блювання. Стоматит Введення іфосфаміду може призводити до розвитку стоматиту (оральний мукозит). Щоб уникнути розвитку стоматиту, слід приділяти увагу ретельній гігієні порожнини рота. Необхідно слідувати існуючим рекомендаціям щодо попередження та зниження тяжкості стоматиту. Екстравазація Оскільки цитостатичний ефект іфосфаміду проявляється лише після його активації у печінці, ризик пошкодження тканин при випадковій екстравазації відсутній. Однак у разі екстравазації рекомендується негайно припинити інфузію, аспірувати екстравазат за допомогою канюлі, промити 0.9% розчином хлориду натрію та провести іммобілізацію кінцівки. Застосування у пацієнтів з нирковою недостатністю Можливість застосування іфосфаміду у пацієнтів із нирковою недостатністю слід розглядати індивідуально. У пацієнтів з порушеннями функції нирок, особливо у тяжкій формі, зниження ниркової екскреції може призвести до збільшення концентрації іфосфаміду та його метаболітів у плазмі. Це, у свою чергу, може спричинити посилення проявів нейротоксичності, нефротоксичності та гематотоксичності, та має враховуватися при визначенні дози іфосфаміду для таких хворих. Іфосфамід та його метаболіти піддаються діалізу. При необхідності проведення діалізу слід розглянути можливість використання постійного інтервалу між призначенням іфосфаміду і проведенням процедури діалізу. Застосування у пацієнтів із печінковою недостатністю Можливість застосування іфосфаміду у пацієнтів із печінковою недостатністю слід розглядати індивідуально. При прийнятті рішення про терапію іфосфамідом слід ретельно контролювати стан цих пацієнтів. Ураження печінки, особливо тяжке, може бути пов'язане зі зниженням активації іфосфаміду. що може вплинути на ефективність терапії. Зниження вмісту альбуміну та порушення функції печінки є факторами ризику розвитку ЦНС-токсичності. Порушення печінки можуть посилювати утворення метаболітів. які здатні викликати або сприяти розвитку ЦНС-токсичності та нефротоксичності, що необхідно враховувати при доборі дози іфосфаміду та оцінці відповіді на обрану дозу. Вживання етанолу збільшує ризик розвитку дисфункції печінки. Застосування у пацієнтів похилого віку При доборі дози та проведенні моніторингу токсичності іфосфаміду у пацієнтів похилого віку слід враховувати знижену функцію печінки, нирок, серця та інших органів, а також супутні захворювання або застосування інших видів терапії. Шкірні реакції Внаслідок випадкового впливу іфосфаміду можуть спостерігатися шкірні реакції. Щоб мінімізувати ризик впливу на шкіру, при роботі з флаконами і розчинами, що містять іфосфамід, слід завжди надягати водонепроникні рукавички. Якщо розчин іфосфаміду потрапив на шкіру або слизову оболонку, негайно промити шкіру водою з милом або промити слизову оболонку великою кількістю води. Необхідно ретельно моніторувати стан пацієнтів з ослабленим імунним захистом, зокрема з цукровим діабетом або хронічними порушеннями функції печінки або нирок. У пацієнтів з цукровим діабетом необхідно регулярно перевіряти показники метаболізму цукрів з метою корекції протидіабетичної терапії. Контроль пацієнтів із метастазами в головний мозок та/або з церебральними симптомами повинен здійснюватися на регулярній основі. Вплив на здатність до керування автотранспортом та управління механізмами Іфосфамід може призводити до погіршення здатності до керування автотранспортом та управління механізмами безпосередньо, викликаючи енцефалопатію, або опосередковано, призводячи до нудоти та блювання, - особливо при супутньому застосуванні лікарських препаратів, що діють на ЦНС, або вживанні етанолу.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковка1 флакон містить іфосфаміду 0,5 г, 1,0 г або 2,0 г. 0,5 г, 1,0 г або 2,0 г скляний флакон прозорого безбарвного скла (тип I або III, Євр. Фарм.), номінальним об'ємом 20 мл. 30 мл або 50 мл, відповідно, закупорений гумовою пробкою та обкатаний алюмінієвим ковпачком з пластиковою кришкою типу "фліп-офф" з гладкою поверхнею або з рельєфним написом "FLIP OFF". 1 флакон з інструкцією із застосування в картонну пачку.Опис лікарської формиБілий чи майже білий кристалічний порошок.Фармакотерапевтична групаПротипухлинний засіб - алкілююча сполука.ФармакокінетикаФармакокінетика іфосфаміду у людини має дозозалежний характер. Всмоктування та розподіл Через кілька хвилин після внутрішньовенного введення іфосфамід визначається в органах та тканинах. Зв'язування із білками плазми низьке. Об'єм розподілу приблизно відповідає загальному об'єму рідини в організмі та досягає 0,5-0,8 л/кг. Незмінений іфосфамід може проникати через гематоенцефалічний бар'єр (ГЕБ). Здатність активних метаболітів і фосфаміду проникати через гематоенцефалічний бар'єр остаточно не з'ясована. Враховуючи структурну схожість іфосфаміду з циклофосфамідом, іншим цитотоксичним препаратом групи оксазафосфоринів, для якого був доведений тератогенний ефект, можна припустити, що іфосфамід здатний проникати через плаценту та екскретуватися у грудне молоко. Метаболізм Активна речовина - іфосфамід - є проліками (неактивною транспортною формою). Після внутрішньовенного введення іфосфамід перетворюється мікросомальними оксидазами печінки у фармакологічно активний метаболіт 4-гідроксіїфосфамід. У пацієнтів з порушеннями функції печінки активація іфосфаміду може бути сповільнена і навіть знижена. Виведення Іфосфамід та його метаболіт виводяться, переважно, нирками. Період напіввиведення іфосфаміду та його 4-гідроксиметаболіту становить 4-8 годин. При одноразовому введенні близько 80% дози іфосфаміду виводиться протягом 24 годин. Значна кількість незміненого іфосфаміду виявляється у спинномозковій рідині, мабуть, унаслідок високої ліофільності речовини. Нирковий кліренс становить 6-22 мл/хв. Літні пацієнти Клінічні дослідження за участю пацієнтів віком від 40 до 71 року демонструють, що період напіввиведення іфосфаміду збільшується залежно від віку, що дозволяє припустити збільшення обсягу розподілу іфосфаміду з віком. Значних змін швидкості виведення іфосфаміду нирками чи іншим шляхом не виявлялося.ФармакодинамікаІфосфамід - алкілюючий цитостатик із групи азотистого іприту, похідне оксазафосфоринів. Протипухлинна активність іфосфаміду обумовлена алкілуванням нуклеофільних центрів, порушенням синтезу ДНК та блокуванням мітотичного поділу пухлинних клітин. Пошкодження ДНК найчастіше відбуваються у фазах G1 та G2 клітинного циклу.Показання до застосуванняЗлоякісні пухлини яєчка; рак яєчників; Рак шийки матки; Рак молочної залози; Рак легені (недрібноклітинний і дрібноклітинний); Саркоми м'яких тканин, включаючи остеосаркому та рабдоміосаркому; Саркома Юїнга; Рак підшлункової залози; Неходжкінські лімфоми; Лімфогранулематоз.Протипоказання до застосуванняПідвищена чутливість до іфосфаміду; Обструкція сечовивідних шляхів; Тяжкі порушення функції кісткового мозку (особливо у пацієнтів, які раніше отримували лікування цитотоксичними препаратами або променевою терапією); Запалення сечового міхура (цистит); Гострі інфекційні захворювання; Вагітність та період грудного вигодовування. З обережністю: гіпопротеїнемія (гіпоальбумінемія), порушення електролітного балансу, літній вік, імуносупресія, цукровий діабет, порушення функції печінки, хронічна печінкова недостатність, метастази в головний мозок, церебральні симптоми, порушення функції нирок та/або утруднені сечі вітряна віспа (в т.ч. недавно перенесена або після контакту з хворими), герпес, що оперізує, попередня променева терапія, ослаблені пацієнти.Вагітність та лактаціяУ дослідженнях на тваринах встановлено, що введення іфосфаміду може супроводжуватися проявами гено- та фетотоксичності, що дозволяє припустити можливість порушень розвитку плода у вагітних жінок при терапії іфосфамідом. Повідомлялося про затримку зростання плода та неонатальну анемію після проведення хіміотерапії іфосфамідом під час вагітності. Крім того, вплив циклофосфаміду, іншого цитотоксичного препарату групи оксазафосфоринів, подібного до структури з іфосфамідом. було причиною мимовільного аборту, вад розвитку (мальформацій) після дії протягом першого триместру, а також неонатальних порушень, у тому числі лейкопенії, панцитопенії, тяжкої гіпоплазії кісткового мозку та гастроентериту. Дані застосування циклофосфаміду у тварин свідчать про те, що підвищений ризик невиношування вагітності та мальформацій може зберігатися і після припинення дії препарату, оскільки ооцити та/або фолікули, що зазнали впливу у будь-якій фазі дозрівання, існують тривалий час, (див. розділ "Мутагенність, канцерогенність та генотоксичність"). Під час лікування іфосфамідом жінкам не слід вагітніти. Жінки дітородного віку, за життєвими показаннями, що отримують терапію іфосфамідом, повинні використовувати надійні способи контрацепції, як під час терапії, так і протягом не менше шести місяців після її закінчення. У разі настання вагітності під час проведення циклу хіміотерапії і фосфамідом. або після його завершення, пацієнтка має бути поінформована про потенційну небезпеку для плода. Іфосфамід може екскретуватися у грудне молоко. Внаслідок цього у дітей, які перебувають на грудному вигодовуванні, можуть розвиватися токсичні ефекти, зокрема, нейтропенія, тромбоцитопенія, зниження концентрації гемоглобіну та діарею. На час лікування іфосфамідом грудне вигодовування слід припинити.Побічна діяУ пацієнтів, які отримують іфосфамід як монотерапію загальною дозою від 4 до 12 г/м2 на курс, критеріями для обмеження дози є такі токсичні ефекти як мієлосупресія та уротоксичність. Застосування місни як уропротектора, а також інтенсивна гідратація та фракціонування дози можуть суттєво знизити частоту гематурії, особливо макрогематурії, пов'язаної з геморагічним циститом. Інші значущі побічні ефекти включають алопецію, нудоту, блювання та токсичні явища з боку центральної нервової системи. Побічні реакції, що зустрічалися при застосуванні іфосфаміду під час проведення клінічних досліджень та під час післяреєстраційного спостереження, перераховані відповідно до наступної градації: дуже часто (≥1/10); часто (≥1/100; Інфекційні та паразитарні захворювання: часто – інфекції*; нечасто – пневмонія; частота невідома – сепсис (септичний шок)**. Доброякісні, злоякісні та неуточнені новоутворення (включаючи кісти та поліпи): нечасто – вторинні пухлини**, карцинома сечовивідних шляхів, мієлодиспластичний синдром, гострий лейкоз** (гострий мієлоїдний лейкоз**, гострий промієлозний) ; частота невідома – лімфома (неходжкінська лімфома), саркома**, нирково-клітинна карцинома, рак щитовидної залози, прогресування супутніх злоякісних новоутворень. Порушення з боку крові та лімфатичної системи: дуже часто – мієлосупресія**, лейкопенія1, нейтропенія, тромбоцитопенія2, анемія3; частота невідома – гематотоксичність**, агранулоцитоз, фебрильна аплазія кісткового мозку, десиміноване внутрішньосудинне згортання, гемолітичний уремічний синдром, гемолітична анемія, неонатальна анемія, метгемоглобінемія. Порушення з боку імунної системи: рідко – реакції гіперчутливості; дуже рідко – шок; частота невідома – набряк Квінке**, анафілактичні реакції, імуносупресія, кропив'янка. Порушення з боку ендокринної системи: рідко – синдром неадекватної секреції антидіуретичного гормону. Порушення з боку обміну речовин та харчування: часто – анорексія, метаболічний ацидоз; рідко – гіпонатріємія, затримка рідини; дуже рідко – гіпокаліємія; частота невідома – синдром розпаду пухлини, гіпокальціємія, гіпофосфатемія, гіперглікемія, полідипсія. Порушення психіки: нечасто – галюцинації, депресивний психоз, дезорієнтація, тривожність, сплутаність свідомості; частота невідома – панічні атаки, кататонія, манія, параноя, маячня, делірій, брадифренія, мутизм, зміна психічного статусу, ехолалія, логорея, персеверація, амнезія. Порушення з боку нервової системи: дуже часто – ЦНС-токсичність4,5, енцефалопатія, млявість; нечасто - сонливість, периферична нейропатія, забудькуватість, запаморочення; рідко – мозочковий синдром, судоми**; дуже рідко – кома, полінейропатія; частота невідома - дизартрія, епілептичний статус, синдром задньої оборотної лейкоенцефалопатії, лейкоенцефалопатія, екстрапірамідні розлади, астериксис (печінковий тремор), апраксія, дизестезія, гіпестезія, парестезії, невралгія, порушення рухів, порушення. Порушення з боку органу зору: рідко – порушення зору; частота невідома - "розмите" зір, кон'юнктивіт, подразнення очей. Порушення з боку органу слуху та лабіринтні порушення: частота невідома – глухота, приглухуватість, системне запаморочення, дзвін у вухах. Порушення з боку серця: нечасто – кардіотоксичність6**, шлуночкова аритмія, шлуночкова екстрасистолія, надшлуночкова аритмія, надшлуночкова екстрасистолія. серцева недостатність**; частота невідома - фібриляція шлуночків**, шлуночкова тахікардія**, фібриляція передсердь, тріпотіння передсердь, передчасна деполяризація передсердь, брадикардія, зупинка серця**, інфаркт міокарда**, кардіогенний шок**, блокада лівий/правий , міокардіальний крововилив, стенокардія, порушення функції лівого шлуночка, кардіоміопатія**, застійна кардіоміопатія, міокардит**, депресія міокарда, прискорене серцебиття, зниження фракції викиду'*, зміни на електрокардіограмі (зміна сегмента ST, ін) . Порушення з боку судин: нечасто – гіпотензія7, ризик кровотеч; дуже рідко – флебіти8; частота невідома – тромбоемболія легеневої артерії (ТЕЛА), тромбоз глибоких вен, синдром підвищеної проникності капілярів, васкуліт, гіпертензія, припливи крові до шкіри обличчя. Порушення з боку дихальної системи, органів грудної кзетки та середостіння: дуже рідко – інтерстиціальний фіброз легень**, інтерстиціальний пневмоніт, набряк легенів**; частота невідома – дихальна недостатність**, гострий респіраторний дистрес-синдром**, легенева гіпертензія**, алергічний альвеоліт, пневмонія**, плевральний випіт, бронхоспазм, задишка, гіпоксія, кашель. Порушення з боку шлунково-кишкового тракту: дуже часто – нудота, блювання; нечасто – діарея, стоматит, обстипація; дуже рідко – панкреатит; частота невідома - запалення сліпої кишки, коліт, ентероколіт, кишкова непрохідність, шлунково-кишкові кровотечі, виразка слизової оболонки, біль у животі, гіперсекреція слини. Порушення з боку печінки та жовчовивідних шляхів: Нечасто – гепатотоксичність9**, печінкова недостатність; частота невідома – фульмінантний гепатит**, венооклюзійна хвороба печінки, тромбоз портальної вени, цитолітичний гепатит, холестаз. Порушення з боку шкіри та підшкірних тканин: дуже часто – алопеція; рідко - дерматит, папульозний висип; частота невідома - токсичний епідермальний некроліз, синдром Стівенса-Джонсона. долонно-підошовна еритродизестезія, місцева запальна реакція в раніше опроміненій ділянці, некроз шкіри, набряк обличчя, петехії, висип, макулярний висип, свербіж, еритема, гіперпігментація шкіри, пітливість, ураження нігтів. Порушення з боку скелетно-м'язової та сполучної тканини: дуже рідко – остеомаляція, рахіт; частота невідома – рабдоміоліз, затримка росту, міалгія, артралгія, біль у кінцівках, м'язові спазми. Порушення з боку нирок та сечовивідних шляхів: дуже часто – геморагічний цистит10, гематурія (на фоні та без застосування місни), макрогематурія (без застосування місни), порушення функції нирок11, структурні ушкодження нирок12; часто – макрогематурія (на фоні застосування місни), нефропатія, тубулярна дисфункція; нечасто – нетримання сечі; рідко – порушення гломерулярної фільтрації, тубулярний ацидоз, протеїнурія; дуже рідко – синдром де Тоні-Дебре-Фанконі; частота невідома – тубулоінтерстиціальний нефрит, нефрогенний нецукровий діабет, фосфатурія, аміноацидурія, поліурія, енурез, почуття неповного випорожнення сечового міхура, гостра ниркова недостатність**, хронічна ниркова недостатність**. Вагітність, післяпологові та перинатальні стани: часто – порушення сперматогенезу; нечасто – недостатність функції яєчників, аменорея, зниження рівня естрогену в крові; рідко – азооспермія, олігоспермія; частота невідома – безпліддя, передчасна менопауза, розлад овуляції, підвищення рівня гонадотропіну в крові. Порушення з боку статевих органів та молочної залози: рідко – гіпераміноацидурія; частота невідома – затримка розвитку плода. Вроджені, спадкові та генетичні порушення: дуже рідко – посилення реакції на променеву терапію. Загальні розлади та порушення у місці введення: дуже часто – лихоманка; часто - нейтропенічна лихоманка13, слабкість; нечасто – підвищена стомлюваність; частота невідома - дисфорія, поліорганна недостатність**, загальне фізичне виснаження, реакції на місці ін'єкції/інфузії****, біль у грудях, набряк, запалення слизових оболонок, біль, гіпертермія, озноб. *включаючи реактивацію прихованих інфекцій, таких як вірусний гепатит, пневмоцистна пневмонія. оперізувальний герпес, стронгілоїдоз, прогресуюча багатоосередкова лейкоенцефалопатія та інші вірусні та грибкові інфекції **включаючи випадки з летальним кінцем ***мієлосупресія. виражена недостатністю кісткового мозку ****включаючи набряклість, запалення, біль, почервоніння, хворобливу чутливість та свербіння 1 Повідомлялися такі симптоми лейкопенії: нейтропенія, гранулоцитопенія. лімфопенія та панцитопенія. 2 Тромбоцитопенія може ускладнюватися розвитком кровотечі. Повідомлялося про розвиток кровотеч із летальним результатом. 3 Включає випадки анемії та зниження гемоглобіну/гематокриту. 4 Надходили повідомлення про енцефалопатію з розвитком коми та летальним результатом. 5 ЦНС-токсичність виявлялася наступними симптомами: зміненою поведінкою. афективною лабільністю, агресією, збудженням, тривожністю, афазією, астенією, атаксією, мозочковим синдромом, недостатністю церебральної функції, когнітивними розладами, комою, сплутаністю свідомості, дисфункцією черепно-мозкових нервів, депресивним станом, депресивним станом, депресивним станом, депресивним станом енцефалопатією, сплощеним афектом, галюцинаціями, головним болем, порушенням мислення, млявістю, погіршенням пам'яті, зміною настрою, руховими розладами, м'язовими спазмами, міоклонусом, прогресуючою втратою стовбурових рефлексів, безтремтністю, психотичними реакціями. 6 Кардіотоксичність виявлялася застійною серцевою недостатністю, тахікардією, набряком легень. 7 Повідомлялося про гіпотензію, що призводить до шоку та летального результату. 8 Включає випадки, повідомлені як флебіт та подразнення стінок вени. 9 Гепатотоксичність виявлялася підвищенням активності ферментів печінки (аланінамінотрансферази (АЛТ), аспартатамінотрансферази (ACT), лужної фосфатази, гамма-глутамілтрансферази та лактатдегідрогенази) та підвищенням концентрації білірубіну, жовтяничної та печінково-. 10 Частота геморагічного циститу оцінювалася за частотою гематурії. Симптоми включали дизурію та поллакіурію. 11 Порушення функції нирок виявлялося нирковою недостатністю (у тому числі, гострою нирковою недостатністю, незворотною нирковою недостатністю; зареєстровані летальні наслідки), підвищенням концентрації креатиніну в сироватці, підвищенням концентрації азоту сечовини крові, зниженням кліренсу креатиніну, метаболічним ацидозом, гіпонатріємія, уремія, підвищення кліренсу креатиніну. 12 Пошкодження структури нирок виявлялося у вигляді гострого тубулярного некрозу, пошкодження ниркової паренхіми, ферментурії, циліндрурії, протеїнурії. 13 При оцінці частоти нейтропенічної лихоманки враховували випадки гранулоцитопенічної лихоманки. Клас-специфічні реакції: Наступні реакції були зареєстровані для циклофосфаміду - іншого цитотоксичного препарату групи оксазафосфорину: рак ниркової балії, рак сечоводу, рак сечового міхура, некроз сечового міхура, фіброз сечового міхура, контрактура сечового міхура, геморагічний пієліт, геморагічний уретрит, виразковий цистит; внутрішньоутробна загибель плода, порушення розвитку плода, фетотоксичність (включаючи мієлосупресію та гастроентерит), передчасні пологи, атрофія яєчок та олігоменорея.Взаємодія з лікарськими засобамиПланове спільне або супутнє призначення інших речовин або методів терапії, які здатні збільшити ймовірність та тяжкість токсичних ефектів за рахунок фармакодинамічних або фармакокінетичних взаємодій, потребує ретельної індивідуальної оцінки співвідношення очікуваної користі та можливого ризику. З метою своєчасного втручання необхідно ретельно стежити за хворими, які отримують подібну комбіновану терапію. Пацієнти, які отримують іфосфамід разом із препаратами, здатними уповільнювати його активацію через можливе зниження ефективності терапії або необхідність корекції дози, повинні перебувати під постійним наглядом лікаря. Посилення гематотоксичності та/або імуносупресії може виникнути в результаті спільного застосування іфосфаміду та інгібіторів ангіотензин-перетворюючого ферменту (можуть викликати лейкопенію), карбоплатину, цисплатину та наталізумабу. Комбінація іфосфаміду з антрациклінами або з опроміненням області серця може призводити до підвищення кардіотоксичності. Внаслідок комбінованого застосування іфосфаміду з аміодароном або Г-КСФ, ГМ-КСФ може збільшуватися легенева токсичність. Підвищена нефротоксичність може бути результатом спільного застосування препарату з ацикловіром, аміноглікозидами, амфотерицином, карбоплатином і цисплатином. Комбіноване застосування іфосфаміду з бусульфаном, а також при опроміненні ділянок сечового міхура може призводити до підвищення ризику розвитку геморагічного циститу. При сумісному призначенні іфосфаміду з протиблювотними засобами, антигістамінними препаратами, наркотичними анальгетиками та седативними препаратами можуть бути додаткові побічні ефекти з боку ЦНС. Індуктори мікросомальних ферментів печінки, зокрема, цитохрому Р450 та позапечінкових мікросомальних ферментів Слід враховувати можливість посиленого утворення цитотоксичних метаболітів у разі попереднього або супутнього застосування карбамазепіну, глюкокортикостероїдів, рифампіцину, фенобарбіталу, бензодіазепінів, хлоралгідрату, фенітоїну та препаратів звіробою продірявленого. Інгібітори ізоферменту CYP3A4 Зниження активації та метаболізму іфосфаміду може змінити ефективність терапії. Інгібітори ізоферменту CYP3A4, такі як кетоконазол, флуконазол та ітраконазол, можуть призвести до збільшення утворення метаболітів і фосфаміду, що мають ЦНС-токсичність і нефротоксичність. Апрепітант Вказують на взаємозв'язок нейротоксичності іфосфаміду з прийомом апрепітанту для профілактики блювоти, що є індуктором, так і помірним інгібітором ізоферменту CYP3A4. Доцетаксел У випадках, коли іфосфамід вводили до інфузії доцетакселу, спостерігалося збільшення шлунково-кишкової токсичності. Похідні кумарину У пацієнтів, які отримують іфосфамід та варфарин, відзначалося збільшення міжнародного нормалізованого відношення. Вакцини Очікується, що іфосфамід, будучи імуносупресором, знижує відповідь організму на вакцинацію. Використання живих вакцин може призвести до інфекції, спричиненої вакциною. Тамоксифен Спільне застосування тамоксифену та іфосфаміду може збільшити ризик тромбоемболічних ускладнень. Цисплатин Спричинена цисплатином втрата слуху може посилюватися при одночасному призначенні іфосфаміду (див. також взаємодії вище). Іринотекан Утворення активних метаболітів іринотекану може знижуватися при одночасному застосуванні з іфосфамідом. Етанол У деяких пацієнтів етанол може викликати нудоту та блювання при одночасному прийомі з іфосфамідом. Слід зважати на посилення мієлотоксичності іфосфаміду внаслідок взаємодії з іншими цитостатичними препаратами або опроміненням. Одночасне застосування іфосфаміду та алопуринолу або гідрохлортіазиду може також збільшувати мієлосупресивний ефект. Попереднє або одночасне застосування нефротоксичних препаратів, таких як цисплатин, аміноглікозиди, ацикловір та амфотерицин В може посилювати нефротоксичні ефекти іфосфаміду і, внаслідок цього, гематотоксичність та неврологічну токсичність. Препарати, що діють на ЦНС, зокрема, протиблювотні, транквілізатори, наркотичні анальгетики та антигістамінні препарати, повинні застосовуватися з особливою обережністю, і у разі розвитку іфосфамід-індукованої енцефалопатії, по можливості, скасовані. Іфосфамід посилює цукрознижувальний ефект похідних сульфонілсечовини. Іфосфамід посилює міорелаксуючу дію суксаметонію. Результати експериментів in vitro свідчать, що бупропіон переважно катаболізується за допомогою мікросомального ізоферменту CYP2B6. Тому необхідно виявляти обережність у разі одночасного застосування бупропіону та препаратів, що діють на ізофермент CYP2B6 (таких як орфенадрин, циклофосфамід та іфосфамід). Грейпфрут містить речовину, яка спричиняє пригнічення ізоферментів цитохрому Р450, і тому може знижувати метаболічну активацію іфосфаміду і, отже, його ефективність. При лікуванні іфосфамідом пацієнтам слід уникати вживання грейпфруту та/або продуктів або напоїв, що містять цей фрукт. Іфосфамід може посилювати шкірні реакції на опромінення (ретроспективний радіаційний синдром). Для іфосфаміду, подібно до циклофосфаміду, можливі наступні взаємодії: терапевтичний ефект і токсичність іфосфаміду можуть посилюватися при одночасному застосуванні хлорпромазину, трийодтироніну або інгібіторів альдегіддегідрогенази, таких як дисульфірам (Антабус).Спосіб застосування та дозиДози внутрішньовенно у вигляді інфузії. Призначати препарат Холоксан може лікар, який має досвід застосування цього лікарського засобу, і лише за умови постійного моніторингу формули клінічних, біохімічних та гематологічних параметрів як перед початком кожного циклу хіміотерапії, так і в проміжках між циклами. Доза препарату підбирається індивідуально. Як монотерапія у дорослих пацієнтів найчастіше використовується фракціоноване застосування. Дози, тривалість циклів терапії та інтервалів між циклами залежать від показань до застосування, загального стану пацієнта, функціонування органів та результатів лабораторних досліджень. Застосування препаратів, що стимулюють кровотворення (колонієстимулюючих факторів та стимуляторів еритропоезу) може розглядатися як міра зниження ризику ускладнень у вигляді мієлосупресії та/або як міра, що сприяє досягненню необхідної терапевтичної концентрації препарату. При цьому необхідно пам'ятати про потенційну взаємодію з гранулоцитарним колонієстимулюючим фактором (Г-КСФ) та гранулоцитарно-макрофагальним колонієстимулюючим фактором (ГM-КСФ), оскільки вони можуть викликати токсичні легеневі ефекти. Перед введенням розчин слід візуально перевірити на наявність частинок або зміни кольору. Використовують розчин із концентрацією іфосфаміду не вище 4%. Якщо не зазначено інакше, препарат Холоксан рекомендується застосовувати за такими схемами: 1. Загальна доза за цикл - 8-12 г/м2 (200-300 мг/кг маси тіла) у вигляді фракціонованої дози 1,6-2,4 г/м2 (40-60 мг/кг маси тіла) щодня протягом 3-5 днів. Введення виконується у вигляді внутрішньовенної короткочасної інфузії протягом періоду часу від 30 хв до 2 годин залежно від обсягу, що вводиться. 2. Загальна доза за цикл – 5-6 г/м2 (125-150 мг/кг маси тіла) – не повинна перевищувати 10 г/м2 (250 мг/кг маси тіла) – у вигляді високої одноразової дози, що застосовується зазвичай у ході тривалої 24-годинної інфузії. Введення іфосфаміду у вигляді одноразової високої дози може призводити до тяжких проявів гематологічної, урологічної. нефрологічної та неврологічної токсичності. Частота застосування препарату Холоксан визначається ступенем мієлосупресії та часу, необхідного для відновлення адекватної функції кісткового мозку. Зазвичай проводять 4 курси терапії, але у клінічній практиці проводили до 7 курсів (у вигляді інфузій від 6 до 24 год). Повторний курс проводився після рецидиву захворювання. Наведені вище рекомендації щодо дозування належать переважно до монотерапії препаратом Холоксан. При використанні з іншими цитостатиками у складі комбінованої терапії повинні дотримуватися інструкції з дозування відповідно до терапевтичної схеми. При використанні комбінації з іншими хіміотерапевтичними препаратами, що мають подібну токсичність, може знадобитися зниження дози та/або збільшення інтервалів між введеннями. Під час або відразу після введення препарату Холоксан необхідно забезпечити організм достатньою кількістю рідини (можна у вигляді інфузії) для форсування діурезу з метою зниження утеліальної токсичності. Для профілактики геморагічного циститу препарат Холоксан необхідно застосовувати у комбінації з місною. При застосуванні препарату Холоксан у комбінації з будь-яким іншим цитостатиком потрібно проводити моніторинг формули периферичної крові як перед початком кожного циклу хіміотерапії, так і в проміжках між циклами. За результатами моніторингу формули периферичної крові може знадобитися корекція дози препарату. Цикли терапії можуть бути відновлені через 3-4 тижні. Інтервали між циклами залежать від факторів, що включають показники клінічного аналізу крові, та ступінь відновлення будь-яких небажаних явищ або супутніх симптомів. Мієлосупресія У разі розвитку мієлосупресії доза іфосфаміду повинна бути знижена відповідно до рекомендацій, наведених у таблиці нижче: Лімфоцити/мкл Тромбоцити/мкл Дії >4000 >100000 100% планової дози 4000 – 2500 100000-50000 50% планової дози <2500 <50000 Скасування терапії до нормалізації чи індивідуальне рішення Кількість лейкоцитів, тромбоцитів та концентрацію гемоглобіну слід визначати перед кожним введенням іфосфаміду та з певними інтервалами після введення, при необхідності щодня. Крім необхідних випадків, іфосфамід не слід призначати пацієнтам з кількістю лейкоцитів нижче 2500/мкл. Застосування у пацієнтів з нирковою недостатністю У пацієнтів з порушеннями функції нирок, особливо у тяжкій формі, зниження ниркової екскреції може призвести до збільшення концентрації іфосфаміду та його метаболітів у плазмі. Це, у свою чергу, може спричинити посилення проявів токсичності (нейротоксичності, нефротоксичності та гематотоксичності), та має враховуватися при визначенні дози іфосфаміду для таких хворих. Іфосфамід та його метаболіти піддаються діалізу. Застосування у пацієнтів із печінковою недостатністю Ураження печінки, особливо тяжке, може бути пов'язане зі зниженням активації іфосфаміду. що може вплинути на ефективність терапії. Зниження вмісту альбуміну у сироватці та порушення функції печінки є факторами ризику прояву токсичності щодо центральної нервової системи (ЦНС-токсичності). Порушення функції печінки можуть призводити до збільшення утворення метаболітів і фосфаміду, які, можливо, викликають ЦНС-токсичність та нефротоксичність або сприяють її розвитку. Це необхідно враховувати при доборі дози препарату Холоксан та оцінці відповіді на вибрану дозу. Застосування у дітей Дозування та режим введення препарату Холоксан у дітей залежать від типу пухлини, стадії її розвитку, загального стану пацієнта, що проводилася раніше терапії цитостатиками та можливості поєднати хіміотерапію та променеву терапію. У клінічних дослідженнях використовувалися такі дози: 1. 5 г/м2 (125 мг/кг маси тіла) у вигляді високої одноразової дози, що застосовується зазвичай у вигляді тривалої 24-годинної інфузії; 2. 9 г/м2 (225 мг/кг маси тіла) у вигляді фракціонованої дози, що застосовується зазвичай протягом 5 днів; 3. 9 г/м2 (225 мг/кг маси тіла) у вигляді високої одноразової дози, що застосовується зазвичай у вигляді тривалої 72-годинної інфузії. Застосування у пацієнтів похилого віку При доборі дози та проведенні моніторингу токсичності іфосфаміду у пацієнтів похилого віку слід враховувати знижену функцію печінки, нирок, серця та інших органів, а також супутні захворювання або застосування інших видів терапії. Приготування розчину для інфузій Перед застосуванням препарату необхідно провести візуальну оцінку розчину для виявлення наявності твердих частинок та/або зміни кольору. Перед введенням препарат має бути повністю розчиненим. Порошок розчиняють у воді для ін'єкцій таким чином: 500 мг препарату Холоксан - 13 мл; 1000 мг препарату Холоксан – у 25 мл; 2000 мг препарату Холоксан – у 50 мл. Після збільшення води для ін'єкцій флакони слід енергійно струсити, щоб порошок повністю розчинився. Зазвичай розчинення відбувається за 30-60 с. Якщо цей час порошок повністю не розчинився, дозволяється залишити флакони з розчином на кілька хвилин. Для інфузії рекомендується розбавляти відновлений розчин 5% розчином декстрози, 0.9% розчином натрію хлориду або розчином Рінгера. Для інфузії протягом 30-60 хв використовують розведення до 250 мл, а інфузії протягом 1-2 год - до 500 мл. Для тривалої 24-годинної інфузії високої дози іфосфаміду (наприклад, 5 г/м2) рекомендується використовувати розведення в 3 л 5 % розчину декстрози та/або 0,9 % розчину натрію хлориду. Відновлені та розведені розчини можуть зберігатись протягом 24 годин при температурі 2-8 °C.ПередозуванняДля іфосфаміду немає специфічного антидоту. Іфосфамід та його метаболіти можуть бути видалені за допомогою діалізу. При суїцидальному або ненавмисному передозуванні або інтоксикації слід проводити екстрений гемодіаліз. Серйозні наслідки передозування включають прояви дозозалежної токсичності, такої як ЦНС-токсичність, а також нефротоксичність, мієлосупресія та запалення слизових оболонок. У разі передозування слід уважно стежити за станом пацієнта у зв'язку з можливим розвитком токсичності. Мієлосупресія проявляється в основному лейкопенією. Тяжкість і тривалість мієлосупресії залежить від ступеня передозування. Потрібний регулярний контроль картини крові, а також ретельний моніторинг стану пацієнта. Якщо внаслідок передозування іфосфаміду розвинулася нейтропенія, необхідно здійснювати профілактику інфекцій. У разі розвитку тромбоцитопенії необхідно забезпечити заповнення тромбоцитів відповідно до потреби. Можливий розвиток важкого геморагічного циститу, якщо його профілактика не проводилася взагалі або була недостатньою. При розвитку енцефалопатії, пов'язаної із застосуванням іфосфаміду, можна розглянути можливість застосування метиленового синього. Для лікування передозування слід застосовувати підтримуючу терапію, спрямовану на своєчасну профілактику та лікування змішаної інфекції, мієлосупресії або інших можливих проявів токсичності. Для профілактики циститу та зниження уротоксическіх ефектів показано застосування місни.Запобіжні заходи та особливі вказівкиМієлосупресія Лікування іфосфамідом може викликати мієлосупресію та значне пригнічення імунної відповіді, що може призвести до серйозних інфекцій, включаючи пневмонію та інші бактеріальні, грибкові, вірусні або паразитарні інфекції, а також до сепсису та септичного шоку. Надходили повідомлення про летальні наслідки мієлосупресії та пов'язаний з нею розвитком важких інфекцій на фоні застосування іфосфаміду. Терапія іфосфамідом може спровокувати реактивацію латентних вірусних інфекцій, що потребує відповідного лікування. Іфосфамід-індукована мієлосупресія може виявлятися лейкопенією, нейтропенією, тромбоцитопенією (пов'язаною з підвищеним ризиком кровотеч) та анемією. Введення іфосфаміду зазвичай супроводжується зниженням кількості лейкоцитів. Цей показник досягає мінімуму через 2 тижні після початку введення іфосфаміду. а потім знову підвищується. У деяких випадках при нейтропенії за рішенням лікаря може бути призначена антимікробна профілактика. При нейтропенічній лихоманці необхідна терапія антибіотиками та/або антимікотиками. У пацієнтів, яким попередньо або одночасно проводили хіміотерапію гематотоксичними препаратами, імуносупресорами та/або променевою терапією, а також у пацієнтів з порушеною функцією нирок або цукровим діабетом слід очікувати розвитку тяжкої мієлосупресії та імуносупресії (див. розділ "Взаємодія з іншими". Спільне застосування інших імуносупресорів може посилювати імуносупресію, спричинену іфосфамідом. Ризик розвитку мієлосупресії має дозозалежний характер і збільшується при введенні одноразової дози порівняно з фракціонованою дозою. Іфосфамід слід застосовувати з обережністю, якщо застосовувати взагалі, у пацієнтів з порушенням функції кісткового мозку, тяжкої імуносупресії та за наявності інфекцій. Нейротоксичність При терапії іфосфамідом може розвиватися ЦНС-токсичність та інші нейротоксичні ефекти. Симптоми ЦНС-токсичності при лікуванні іфосфамідом включали: сплутаність свідомості, сонливість, кому, галюцинації, "розмите" зір, психотичну поведінку, екстрапірамідні симптоми, нетримання сечі, судоми. Надходили повідомлення про розвиток периферичної невропатії, пов'язаної із застосуванням іфосфаміду. Нейротоксичність іфосфаміду може виявлятися в період від декількох годин до декількох днів після першого застосування препарату, і в більшості випадків усувається через 48-72 години після припинення введення препарату. У деяких випадках ці симптоми можуть зберігатися довше 72 годин. Іноді відновлення було неповним. Повідомлялося про летальні наслідки ЦНС-токсичності, а також про повторний прояв ЦНС-токсичності після кількох курсів лікування. Про ЦНС-токсичність іфосфаміду повідомляється досить часто і, очевидно, цей побічний ефект є дозозалежним. Іншими факторами ризику розвитку нейротоксичності і фосфаміду, які були продемонстровані або обговорювалися в літературі, є: порушення функції нирок та підвищена концентрація креатиніну у сироватці; низький вміст альбуміну у сироватці; порушення функції печінки; низька концентрація білірубіну, гемоглобіну, зменшення кількості лейкоцитів; ацидоз; низька концентрація бікарбонату сироватки; порушення балансу електролітів, гіпонатріємія та неадекватна секреція антидіуретичного гормону (вазопресину), водна інтоксикація, низьке споживання рідини; наявність метастазів у мозку, попереднє захворювання ЦНС, опромінення мозку; церебральний склероз, периферична васкулопатія; наявність пухлини в нижній частині черевної порожнини, генералізована лімфаденопатія; зниження працездатності, похилого віку, молодий вік; ожиріння,жіноча стать, індивідуальна схильність; взаємодія з іншими лікарськими засобами (зокрема, з апрепітантом, інгібіторами ізоферменту CYP3A4), алкогольна або лікарська залежність або попередня терапія цисплатином. Оскільки нейротоксичність може виявлятися за відсутності виявлених факторів ризику її розвитку, це потребує ретельного моніторингу стану пацієнта. У разі розвитку енцефалопатії застосування іфосфаміду слід припинити. Можливість відновлення застосування іфосфаміду має бути визначена після ретельної оцінки співвідношення користі та ризику індивідуально для кожного пацієнта. Повідомляється як про успішні, так і про невдалі випадки застосування метиленового синього для купірування та профілактики енцефалопатії, пов'язаної із застосуванням іфосфаміду. Враховуючи небажані ефекти іфосфаміду на ЦНС, пацієнтам слід вчасно приймати протиблювотні засоби. При цьому через можливий адитивний ефект лікарські засоби, що діють на ЦНС (протиблювотні, седативні, наркотичні анальгетики або антигістамінні препарати), повинні застосовуватися з особливою обережністю. У разі розвитку іфосфамід-індукованої енцефалопатії їх прийом має бути принаймні припинено. Нефротоксичність та уротоксичність Іфосфамід є як нефротоксичним, і уротоксичним препаратом. До початку лікування іфосфамідом слід оцінити гломерулярну та тубулярну функції нирок та моніторувати їх стан під час та після лікування. При терапії іфосфамідом необхідно регулярно контролювати сечовий осад щодо присутності еритроцитів та інших ознак уро- або нефротоксичності. Рекомендується проведення ретельного клінічного моніторингу біохімічних показників сироватки крові та сечі, включаючи фосфор, калій та інші лабораторні параметри, що застосовуються для ідентифікації нефротоксичності та уротеліальної токсичності. За показаннями має призначатися відповідна замісна терапія. Нефротоксичні ефекти Можливість застосування іфосфаміду у пацієнтів з наявними ушкодженнями нирок або зниженням функції нирок слід розглядати індивідуально, уважно оцінивши ставлення очікуваної користі до можливого ризику. У пацієнтів, які отримували терапію іфосфамідом, спостерігався некроз ниркової паренхіми та тубулярний некроз. Дуже поширені порушення гломерулярної та/або тубулярної функції нирок, що виникають після застосування іфосфаміду. Дані прояви включають зниження швидкості гломерулярної фільтрації та підвищення вмісту сироваткового креатиніну, протеїнурію, ферментурії. циліндрурію, аміноацидурію, фосфатурію та глюкозурію, а також ацидоз ниркових канальців, синдром Фанконі, нирковий рахіт, та уповільнення росту у дітей, а також остеомаляцію у дорослих. В окремих випадках відзначалася гіпокаліємія. Дистальна тубулярна дисфункція призводить до порушення здатності нирок концентрувати сечу. Повідомлялося про розвиток синдрому неадекватної секреції антидіуретичного гормону на фоні застосування іфосфаміду. Тубулярні ушкодження можуть бути виявлені під час терапії іфосфамідом, через кілька місяців або навіть років після припинення лікування. Гломерулярна або тубулярна дисфункція може купуватися, залишатися стабільною або прогресувати через місяці та роки після закінчення лікування іфосфамідом. Надходили також повідомлення про те, що гострий тубулярний некроз, гостра ниркова недостатність та хронічна ниркова недостатність були вторинними по відношенню до терапії іфосфамідом. У разі потреби спільного застосування з такими потенційно нефротоксичними препаратами як аміноглікозиди, ацикловір та амфотерицин В слід бути особливо уважними. Хоча зазначені препарати не посилюють ниркову дисбукцію тубулярної, вони можуть порушувати гломерулярну функцію нирок. Факторами ризику розвитку нефротоксичності є застосування високих кумулятивних доз іфосфаміду, наявність ниркової патології, попередня або супутня терапія потенційно нефротоксичними препаратами (зокрема, цисплатином), ранній вік у дітей (до 5 років), відсутність однієї нирки як у пацієнтів з пухлинами і тих, кому проводилося опромінення області нирок чи унилатеральная нефрэктомия. При лікуванні іфосфамідом таких пацієнтів необхідно бути обережними,оскільки у них може бути підвищена частота та інтенсивність проявів мієлотоксичності. нефротоксичності та неврологічної токсичності. Уротеліальні ефекти Геморагічний цистит, що супроводжується мікро або макрогематурією, є частим дозозалежним ускладненням при лікуванні іфосфамідом. Повідомлялося про розвиток геморагічного циститу, що потребує переливання крові. Ризик розвитку геморагічного циститу підвищується при використанні високих одноразових доз порівняно з фракціонованим введенням. Є дані про розвиток геморагічного циститу після одноразового застосування іфосфаміду. Для профілактики геморагічного циститу іфосфамід завжди необхідно застосовувати у комбінації з місною. Місна значно знижує частоту та вираженість геморагічного циститу і не впливає на терапевтичну дію препарату. До початку терапії іфосфамідом повинні бути виключені або усунені будь-які порушення прохідності сечовивідних шляхів, цистит та інші інфекції нирок та сечовивідних шляхів, а також дисбаланс електролітів (див. розділ "Протипоказання"). Перед введенням чергової дози іфосфаміду рекомендується провести загальний аналіз сечі та дослідження сечового осаду. При тривалому застосуванні іфосфаміду дуже важливо забезпечити регулярний контроль функції нирок, діурезу та сечового осаду, особливо у дітей. Необхідно приділяти особливу увагу достатньої гідратації та регулярному випорожненню сечового міхура. Під час інфузії іфосфаміду або одразу після її закінчення пацієнт повинен випити необхідну кількість рідини для форсування діурезу та зниження ризику розвитку ротоксичних ефектів. Якщо при терапії іфосфамідом розвивається цистит, що супроводжується макро- або мікрогематурією, препарат слід відмінити доти, доки цистит не буде вилікувано. У разі розвитку нефропатії та подальшого продовження терапії іфосфамідом слід очікувати на розвиток незворотного пошкодження нирок. При вирішенні питання щодо продовження лікування іфосфамідом слід ретельно оцінити співвідношення очікуваної користі до можливого ризику. Іфосфамід слід застосовувати з обережністю, якщо застосовувати взагалі, у пацієнтів з активними інфекціями сечовивідних шляхів. Наявне в анамнезі опромінення сечового міхура або лікування бусульфаном може збільшити ризик розвитку геморагічного циститу. Для циклофосфаміду. іншого препарату групи оксазафосфоринів. були зареєстровані наступні прояви уротоксичності: летальний результат уротеліальної токсичності, а також необхідність цистектомії через фіброзу, кровотечу або вторинну зловживання; геморагічний цистит, у тому числі, з важкими формами виразок та некрозів; гематурія, яка може бути більш тяжкою та рецидивною; на відміну від звичайної гематурії, що проходить протягом декількох днів після припинення лікування, вона може зберігатись; ознаки уротеліального подразнення (наприклад, хворобливе сечовипускання, відчуття залишкової сечі, часте сечовипускання, ніктурія, нетримання сечі), а також розвиток фіброзу сечового міхура, невеликої ємності сечового міхура, телеангіектазії та ознак хронічного подразнення сечового міхура: пієліт та у. Кардіотоксичні ефекти Повідомлялося про летальні наслідки кардіотоксичної дії іфосфаміду. Ризик розвитку кардіотоксичних ефектів іфосфаміду залежить від дози і збільшується у пацієнтів із попереднім або супутнім лікуванням іншими кардіотоксичними препаратами або застосуванням опромінення області серця та, можливо, при порушенні функції нирок. У зв'язку з цим необхідно дотримуватись особливої обережності при застосуванні іфосфаміду у пацієнтів, які мають фактори ризику розвитку кардіотоксичності та у хворих із захворюваннями серця. Потрібно проводити регулярний контроль електролітного балансу. Проявами кардіотоксичності є: надшлуночкова або шлуночкова аритмія, у тому числі передсердна/наджелудочкова тахікардія, фібриляція передсердь, шлуночкова тахікардія без пульсу: знижений вольтаж комплексу QRS та зміни сегмента ST або зубця Т; токсична кардіоміопатія, що призводить до серцевої недостатності з явищами застою та гіпотензії: ексудативний перикардит, фібринозний перикардит та епікардіальний фіброз. Легенева токсичність Відзначалися летальні випадки легеневої токсичності, що призводила до дихальної недостатності. Повідомляється, що на фоні лікування іфосфамідом розвиваються інтерстиціальний пневмоніт та пневмосклероз, а також інші форми легеневої токсичності. Вторинні пухлини Подібно до будь-якої цитотоксичної терапії, лікування іфосфамідом пов'язане з ризиком розвитку вторинних пухлин та їх клітин-попередників. Вторинне озлокачествление може розвинутись навіть через кілька років після припинення хіміотерапії. Зокрема, підвищується ризик розвитку мієлодиспластичних змін та їх прогресії у гострі лейкози. Іншими злоякісними пухлинами, про які повідомлялося після використання іфосфаміду або терапевтичних схем з його застосуванням, є лімфоми, рак щитовидної залози та саркоми. Злоякісні новоутворення також мали місце після внутрішньоутробної дії циклофосфаміду – іншого цитотоксичного препарату групи оксазафосфорину. Венооклюзійна хвороба Надходили повідомлення про венооклюзійну хворобу печінки, що розвинулася при хіміотерапії із застосуванням іфосфаміду. Добре відомо також про розвиток цього ускладнення при застосуванні циклофосфаміду. - іншого цитотоксичного препарату групи оксазафосфоринів. Мутагенність, канцерогенність та генотоксичність У зв'язку з наявністю алкілуючої дії, іфосфамід є мутагенною та потенційно канцерогенною речовиною. Слід уникати контактів препарату зі шкірою та слизовими оболонками. Іфосфамід має мутагенний потенціал і генотоксичність щодо чоловічих та жіночих статевих клітин. Жінки не повинні вагітніти під час лікування іфосфамідом. У разі виявлення вагітності під час терапії рекомендується генетичне консультування. Чоловіків, яким має бути призначений іфосфамід, необхідно інформувати про консервацію сперми перед початком лікування та про те, що їм не слід зачинати дітей ні під час терапії, ні, як мінімум, протягом шести місяців після її закінчення. Сексуально активні жінки та чоловіки повинні користуватися надійними засобами контрацепції під час лікування іфосфамідом (див. розділ "Застосування при вагітності та в період грудного вигодовування"). Результати досліджень на тваринах, отримані для циклофосфаміду, іншого цитотоксичного препарату групи оксазафосфоринів. демонструють, що вплив на ооцити під час розвитку фолікула може призвести до зниження показника імплантацій та розвитку життєздатної вагітності та підвищення ризику пороків розвитку плода. Це слід враховувати при штучному заплідненні або вагітності після припинення терапії іфосфамідом. Точна тривалість розвитку фолікулів у людини не відома, але вона може тривати понад 12 місяців. Оогенез та сперматогенез Іфосфамід впливає на процеси оогенезу та сперматогенезу. Відомі випадки аменореї, азооспермії та безпліддя у обох статей. Розвиток безпліддя, ймовірно, залежить від дози іфосфаміду. тривалості терапії, та стану функції статевих залоз під час лікування. У деяких пацієнтів розвинене безпліддя може стати необоротним. Повідомлялося про розвиток аменореї у пацієнток, які отримували іфосфамід. Циклофосфамід, інший цитотоксичний препарат групи оксазафосфоринів. здатний викликати олігоменорею. Постійна хіміотерапія підвищує ризик аменореї у жінок похилого віку. У дівчаток, які отримують лікування іфосфамідом у період до статевого дозрівання, можуть надалі нормально розвиватися вторинні статеві ознаки, регулярні менструації та здатність до зачаття. Однак у дівчаток із збереженою функцією яєчників після завершення лікування існує підвищений ризик розвитку передчасної менопаузи. У чоловіків, які отримують лікування іфосфамідом, може розвиватися олігоспермія або азооспермія, хоча статева функція та лібідо, як правило, не торкаються. У хлопчиків, які отримують лікування іфосфамідом у період до статевого дозрівання, можуть нормально розвиватися вторинні статеві ознаки, але може розвиватися і олігоспермія або азооспермія. Ймовірно також розвиток певної міри атрофії яєчок. Азооспермія може бути оборотною у деяких пацієнтів, хоча відновлення нормального сперматогенезу може тривати кілька років. Відповідно до наявних спостережень чоловіки, які отримували лікування іфосфамідом, згодом мали здатність до зачаття. Протягом зазначених періодів сексуально активним чоловікам і жінкам слід використовувати ефективні методи контрацепції. Тривалість періоду контрацепції після хіміотерапії повинна визначатися відповідно до прогнозу основного захворювання та бажання батьків мати дітей. І тут показано генетичне консультування. Анафілактичні/анафілактоїдні реакції Під час лікування іфосфамідом були зареєстровані анафілактичні/анафілактоїдні реакції, а також перехресна чутливість між цитостатиками групи оксазафосфоринів. Репаративна здатність Іфосфамід може впливати на процес нормального загоєння ран. Алопеція При терапії іфосфамідом частим дозозалежним ускладненням є алопеція, що іноді призводить до повного облисіння. Надалі волосся може відрости знову, але може відрізнятися за фактурою та кольором. Нудота та блювота Введення іфосфаміду може викликати нудоту та блювання. Необхідно слідувати існуючим рекомендаціям щодо застосування протиблювотних препаратів для попередження та зниження тяжкості нудоти та блювання. Споживання етанолу може посилювати викликану іфосфамідом нудоту та блювання. Стоматит Введення іфосфаміду може призводити до розвитку стоматиту (оральний мукозит). Щоб уникнути розвитку стоматиту, слід приділяти увагу ретельній гігієні порожнини рота. Необхідно слідувати існуючим рекомендаціям щодо попередження та зниження тяжкості стоматиту. Екстравазація Оскільки цитостатичний ефект іфосфаміду проявляється лише після його активації у печінці, ризик пошкодження тканин при випадковій екстравазації відсутній. Однак у разі екстравазації рекомендується негайно припинити інфузію, аспірувати екстравазат за допомогою канюлі, промити 0.9% розчином хлориду натрію та провести іммобілізацію кінцівки. Застосування у пацієнтів з нирковою недостатністю Можливість застосування іфосфаміду у пацієнтів із нирковою недостатністю слід розглядати індивідуально. У пацієнтів з порушеннями функції нирок, особливо у тяжкій формі, зниження ниркової екскреції може призвести до збільшення концентрації іфосфаміду та його метаболітів у плазмі. Це, у свою чергу, може спричинити посилення проявів нейротоксичності, нефротоксичності та гематотоксичності, та має враховуватися при визначенні дози іфосфаміду для таких хворих. Іфосфамід та його метаболіти піддаються діалізу. При необхідності проведення діалізу слід розглянути можливість використання постійного інтервалу між призначенням іфосфаміду і проведенням процедури діалізу. Застосування у пацієнтів із печінковою недостатністю Можливість застосування іфосфаміду у пацієнтів із печінковою недостатністю слід розглядати індивідуально. При прийнятті рішення про терапію іфосфамідом слід ретельно контролювати стан цих пацієнтів. Ураження печінки, особливо тяжке, може бути пов'язане зі зниженням активації іфосфаміду. що може вплинути на ефективність терапії. Зниження вмісту альбуміну та порушення функції печінки є факторами ризику розвитку ЦНС-токсичності. Порушення печінки можуть посилювати утворення метаболітів. які здатні викликати або сприяти розвитку ЦНС-токсичності та нефротоксичності, що необхідно враховувати при доборі дози іфосфаміду та оцінці відповіді на обрану дозу. Вживання етанолу збільшує ризик розвитку дисфункції печінки. Застосування у пацієнтів похилого віку При доборі дози та проведенні моніторингу токсичності іфосфаміду у пацієнтів похилого віку слід враховувати знижену функцію печінки, нирок, серця та інших органів, а також супутні захворювання або застосування інших видів терапії. Шкірні реакції Внаслідок випадкового впливу іфосфаміду можуть спостерігатися шкірні реакції. Щоб мінімізувати ризик впливу на шкіру, при роботі з флаконами і розчинами, що містять іфосфамід, слід завжди надягати водонепроникні рукавички. Якщо розчин іфосфаміду потрапив на шкіру або слизову оболонку, негайно промити шкіру водою з милом або промити слизову оболонку великою кількістю води. Необхідно ретельно моніторувати стан пацієнтів з ослабленим імунним захистом, зокрема з цукровим діабетом або хронічними порушеннями функції печінки або нирок. У пацієнтів з цукровим діабетом необхідно регулярно перевіряти показники метаболізму цукрів з метою корекції протидіабетичної терапії. Контроль пацієнтів із метастазами в головний мозок та/або з церебральними симптомами повинен здійснюватися на регулярній основі. Вплив на здатність до керування автотранспортом та управління механізмами Іфосфамід може призводити до погіршення здатності до керування автотранспортом та управління механізмами безпосередньо, викликаючи енцефалопатію, або опосередковано, призводячи до нудоти та блювання, - особливо при супутньому застосуванні лікарських препаратів, що діють на ЦНС, або вживанні етанолу.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковка1 флакон містить іфосфаміду 0,5 г, 1,0 г або 2,0 г. 0,5 г, 1,0 г або 2,0 г скляний флакон прозорого безбарвного скла (тип I або III, Євр. Фарм.), номінальним об'ємом 20 мл. 30 мл або 50 мл, відповідно, закупорений гумовою пробкою та обкатаний алюмінієвим ковпачком з пластиковою кришкою типу "фліп-офф" з гладкою поверхнею або з рельєфним написом "FLIP OFF". 1 флакон з інструкцією із застосування в картонну пачку.Опис лікарської формиБілий чи майже білий кристалічний порошок.Фармакотерапевтична групаПротипухлинний засіб - алкілююча сполука.ФармакокінетикаФармакокінетика іфосфаміду у людини має дозозалежний характер. Всмоктування та розподіл Через кілька хвилин після внутрішньовенного введення іфосфамід визначається в органах та тканинах. Зв'язування із білками плазми низьке. Об'єм розподілу приблизно відповідає загальному об'єму рідини в організмі та досягає 0,5-0,8 л/кг. Незмінений іфосфамід може проникати через гематоенцефалічний бар'єр (ГЕБ). Здатність активних метаболітів і фосфаміду проникати через гематоенцефалічний бар'єр остаточно не з'ясована. Враховуючи структурну схожість іфосфаміду з циклофосфамідом, іншим цитотоксичним препаратом групи оксазафосфоринів, для якого був доведений тератогенний ефект, можна припустити, що іфосфамід здатний проникати через плаценту та екскретуватися у грудне молоко. Метаболізм Активна речовина - іфосфамід - є проліками (неактивною транспортною формою). Після внутрішньовенного введення іфосфамід перетворюється мікросомальними оксидазами печінки у фармакологічно активний метаболіт 4-гідроксіїфосфамід. У пацієнтів з порушеннями функції печінки активація іфосфаміду може бути сповільнена і навіть знижена. Виведення Іфосфамід та його метаболіт виводяться, переважно, нирками. Період напіввиведення іфосфаміду та його 4-гідроксиметаболіту становить 4-8 годин. При одноразовому введенні близько 80% дози іфосфаміду виводиться протягом 24 годин. Значна кількість незміненого іфосфаміду виявляється у спинномозковій рідині, мабуть, унаслідок високої ліофільності речовини. Нирковий кліренс становить 6-22 мл/хв. Літні пацієнти Клінічні дослідження за участю пацієнтів віком від 40 до 71 року демонструють, що період напіввиведення іфосфаміду збільшується залежно від віку, що дозволяє припустити збільшення обсягу розподілу іфосфаміду з віком. Значних змін швидкості виведення іфосфаміду нирками чи іншим шляхом не виявлялося.ФармакодинамікаІфосфамід - алкілюючий цитостатик із групи азотистого іприту, похідне оксазафосфоринів. Протипухлинна активність іфосфаміду обумовлена алкілуванням нуклеофільних центрів, порушенням синтезу ДНК та блокуванням мітотичного поділу пухлинних клітин. Пошкодження ДНК найчастіше відбуваються у фазах G1 та G2 клітинного циклу.Показання до застосуванняЗлоякісні пухлини яєчка; рак яєчників; Рак шийки матки; Рак молочної залози; Рак легені (недрібноклітинний і дрібноклітинний); Саркоми м'яких тканин, включаючи остеосаркому та рабдоміосаркому; Саркома Юїнга; Рак підшлункової залози; Неходжкінські лімфоми; Лімфогранулематоз.Протипоказання до застосуванняПідвищена чутливість до іфосфаміду; Обструкція сечовивідних шляхів; Тяжкі порушення функції кісткового мозку (особливо у пацієнтів, які раніше отримували лікування цитотоксичними препаратами або променевою терапією); Запалення сечового міхура (цистит); Гострі інфекційні захворювання; Вагітність та період грудного вигодовування. З обережністю: гіпопротеїнемія (гіпоальбумінемія), порушення електролітного балансу, літній вік, імуносупресія, цукровий діабет, порушення функції печінки, хронічна печінкова недостатність, метастази в головний мозок, церебральні симптоми, порушення функції нирок та/або утруднені сечі вітряна віспа (в т.ч. недавно перенесена або після контакту з хворими), герпес, що оперізує, попередня променева терапія, ослаблені пацієнти.Вагітність та лактаціяУ дослідженнях на тваринах встановлено, що введення іфосфаміду може супроводжуватися проявами гено- та фетотоксичності, що дозволяє припустити можливість порушень розвитку плода у вагітних жінок при терапії іфосфамідом. Повідомлялося про затримку зростання плода та неонатальну анемію після проведення хіміотерапії іфосфамідом під час вагітності. Крім того, вплив циклофосфаміду, іншого цитотоксичного препарату групи оксазафосфоринів, подібного до структури з іфосфамідом. було причиною мимовільного аборту, вад розвитку (мальформацій) після дії протягом першого триместру, а також неонатальних порушень, у тому числі лейкопенії, панцитопенії, тяжкої гіпоплазії кісткового мозку та гастроентериту. Дані застосування циклофосфаміду у тварин свідчать про те, що підвищений ризик невиношування вагітності та мальформацій може зберігатися і після припинення дії препарату, оскільки ооцити та/або фолікули, що зазнали впливу у будь-якій фазі дозрівання, існують тривалий час, (див. розділ "Мутагенність, канцерогенність та генотоксичність"). Під час лікування іфосфамідом жінкам не слід вагітніти. Жінки дітородного віку, за життєвими показаннями, що отримують терапію іфосфамідом, повинні використовувати надійні способи контрацепції, як під час терапії, так і протягом не менше шести місяців після її закінчення. У разі настання вагітності під час проведення циклу хіміотерапії і фосфамідом. або після його завершення, пацієнтка має бути поінформована про потенційну небезпеку для плода. Іфосфамід може екскретуватися у грудне молоко. Внаслідок цього у дітей, які перебувають на грудному вигодовуванні, можуть розвиватися токсичні ефекти, зокрема, нейтропенія, тромбоцитопенія, зниження концентрації гемоглобіну та діарею. На час лікування іфосфамідом грудне вигодовування слід припинити.Побічна діяУ пацієнтів, які отримують іфосфамід як монотерапію загальною дозою від 4 до 12 г/м2 на курс, критеріями для обмеження дози є такі токсичні ефекти як мієлосупресія та уротоксичність. Застосування місни як уропротектора, а також інтенсивна гідратація та фракціонування дози можуть суттєво знизити частоту гематурії, особливо макрогематурії, пов'язаної з геморагічним циститом. Інші значущі побічні ефекти включають алопецію, нудоту, блювання та токсичні явища з боку центральної нервової системи. Побічні реакції, що зустрічалися при застосуванні іфосфаміду під час проведення клінічних досліджень та під час післяреєстраційного спостереження, перераховані відповідно до наступної градації: дуже часто (≥1/10); часто (≥1/100; Інфекційні та паразитарні захворювання: часто – інфекції*; нечасто – пневмонія; частота невідома – сепсис (септичний шок)**. Доброякісні, злоякісні та неуточнені новоутворення (включаючи кісти та поліпи): нечасто – вторинні пухлини**, карцинома сечовивідних шляхів, мієлодиспластичний синдром, гострий лейкоз** (гострий мієлоїдний лейкоз**, гострий промієлозний) ; частота невідома – лімфома (неходжкінська лімфома), саркома**, нирково-клітинна карцинома, рак щитовидної залози, прогресування супутніх злоякісних новоутворень. Порушення з боку крові та лімфатичної системи: дуже часто – мієлосупресія**, лейкопенія1, нейтропенія, тромбоцитопенія2, анемія3; частота невідома – гематотоксичність**, агранулоцитоз, фебрильна аплазія кісткового мозку, десиміноване внутрішньосудинне згортання, гемолітичний уремічний синдром, гемолітична анемія, неонатальна анемія, метгемоглобінемія. Порушення з боку імунної системи: рідко – реакції гіперчутливості; дуже рідко – шок; частота невідома – набряк Квінке**, анафілактичні реакції, імуносупресія, кропив'янка. Порушення з боку ендокринної системи: рідко – синдром неадекватної секреції антидіуретичного гормону. Порушення з боку обміну речовин та харчування: часто – анорексія, метаболічний ацидоз; рідко – гіпонатріємія, затримка рідини; дуже рідко – гіпокаліємія; частота невідома – синдром розпаду пухлини, гіпокальціємія, гіпофосфатемія, гіперглікемія, полідипсія. Порушення психіки: нечасто – галюцинації, депресивний психоз, дезорієнтація, тривожність, сплутаність свідомості; частота невідома – панічні атаки, кататонія, манія, параноя, маячня, делірій, брадифренія, мутизм, зміна психічного статусу, ехолалія, логорея, персеверація, амнезія. Порушення з боку нервової системи: дуже часто – ЦНС-токсичність4,5, енцефалопатія, млявість; нечасто - сонливість, периферична нейропатія, забудькуватість, запаморочення; рідко – мозочковий синдром, судоми**; дуже рідко – кома, полінейропатія; частота невідома - дизартрія, епілептичний статус, синдром задньої оборотної лейкоенцефалопатії, лейкоенцефалопатія, екстрапірамідні розлади, астериксис (печінковий тремор), апраксія, дизестезія, гіпестезія, парестезії, невралгія, порушення рухів, порушення. Порушення з боку органу зору: рідко – порушення зору; частота невідома - "розмите" зір, кон'юнктивіт, подразнення очей. Порушення з боку органу слуху та лабіринтні порушення: частота невідома – глухота, приглухуватість, системне запаморочення, дзвін у вухах. Порушення з боку серця: нечасто – кардіотоксичність6**, шлуночкова аритмія, шлуночкова екстрасистолія, надшлуночкова аритмія, надшлуночкова екстрасистолія. серцева недостатність**; частота невідома - фібриляція шлуночків**, шлуночкова тахікардія**, фібриляція передсердь, тріпотіння передсердь, передчасна деполяризація передсердь, брадикардія, зупинка серця**, інфаркт міокарда**, кардіогенний шок**, блокада лівий/правий , міокардіальний крововилив, стенокардія, порушення функції лівого шлуночка, кардіоміопатія**, застійна кардіоміопатія, міокардит**, депресія міокарда, прискорене серцебиття, зниження фракції викиду'*, зміни на електрокардіограмі (зміна сегмента ST, ін) . Порушення з боку судин: нечасто – гіпотензія7, ризик кровотеч; дуже рідко – флебіти8; частота невідома – тромбоемболія легеневої артерії (ТЕЛА), тромбоз глибоких вен, синдром підвищеної проникності капілярів, васкуліт, гіпертензія, припливи крові до шкіри обличчя. Порушення з боку дихальної системи, органів грудної кзетки та середостіння: дуже рідко – інтерстиціальний фіброз легень**, інтерстиціальний пневмоніт, набряк легенів**; частота невідома – дихальна недостатність**, гострий респіраторний дистрес-синдром**, легенева гіпертензія**, алергічний альвеоліт, пневмонія**, плевральний випіт, бронхоспазм, задишка, гіпоксія, кашель. Порушення з боку шлунково-кишкового тракту: дуже часто – нудота, блювання; нечасто – діарея, стоматит, обстипація; дуже рідко – панкреатит; частота невідома - запалення сліпої кишки, коліт, ентероколіт, кишкова непрохідність, шлунково-кишкові кровотечі, виразка слизової оболонки, біль у животі, гіперсекреція слини. Порушення з боку печінки та жовчовивідних шляхів: Нечасто – гепатотоксичність9**, печінкова недостатність; частота невідома – фульмінантний гепатит**, венооклюзійна хвороба печінки, тромбоз портальної вени, цитолітичний гепатит, холестаз. Порушення з боку шкіри та підшкірних тканин: дуже часто – алопеція; рідко - дерматит, папульозний висип; частота невідома - токсичний епідермальний некроліз, синдром Стівенса-Джонсона. долонно-підошовна еритродизестезія, місцева запальна реакція в раніше опроміненій ділянці, некроз шкіри, набряк обличчя, петехії, висип, макулярний висип, свербіж, еритема, гіперпігментація шкіри, пітливість, ураження нігтів. Порушення з боку скелетно-м'язової та сполучної тканини: дуже рідко – остеомаляція, рахіт; частота невідома – рабдоміоліз, затримка росту, міалгія, артралгія, біль у кінцівках, м'язові спазми. Порушення з боку нирок та сечовивідних шляхів: дуже часто – геморагічний цистит10, гематурія (на фоні та без застосування місни), макрогематурія (без застосування місни), порушення функції нирок11, структурні ушкодження нирок12; часто – макрогематурія (на фоні застосування місни), нефропатія, тубулярна дисфункція; нечасто – нетримання сечі; рідко – порушення гломерулярної фільтрації, тубулярний ацидоз, протеїнурія; дуже рідко – синдром де Тоні-Дебре-Фанконі; частота невідома – тубулоінтерстиціальний нефрит, нефрогенний нецукровий діабет, фосфатурія, аміноацидурія, поліурія, енурез, почуття неповного випорожнення сечового міхура, гостра ниркова недостатність**, хронічна ниркова недостатність**. Вагітність, післяпологові та перинатальні стани: часто – порушення сперматогенезу; нечасто – недостатність функції яєчників, аменорея, зниження рівня естрогену в крові; рідко – азооспермія, олігоспермія; частота невідома – безпліддя, передчасна менопауза, розлад овуляції, підвищення рівня гонадотропіну в крові. Порушення з боку статевих органів та молочної залози: рідко – гіпераміноацидурія; частота невідома – затримка розвитку плода. Вроджені, спадкові та генетичні порушення: дуже рідко – посилення реакції на променеву терапію. Загальні розлади та порушення у місці введення: дуже часто – лихоманка; часто - нейтропенічна лихоманка13, слабкість; нечасто – підвищена стомлюваність; частота невідома - дисфорія, поліорганна недостатність**, загальне фізичне виснаження, реакції на місці ін'єкції/інфузії****, біль у грудях, набряк, запалення слизових оболонок, біль, гіпертермія, озноб. *включаючи реактивацію прихованих інфекцій, таких як вірусний гепатит, пневмоцистна пневмонія. оперізувальний герпес, стронгілоїдоз, прогресуюча багатоосередкова лейкоенцефалопатія та інші вірусні та грибкові інфекції **включаючи випадки з летальним кінцем ***мієлосупресія. виражена недостатністю кісткового мозку ****включаючи набряклість, запалення, біль, почервоніння, хворобливу чутливість та свербіння 1 Повідомлялися такі симптоми лейкопенії: нейтропенія, гранулоцитопенія. лімфопенія та панцитопенія. 2 Тромбоцитопенія може ускладнюватися розвитком кровотечі. Повідомлялося про розвиток кровотеч із летальним результатом. 3 Включає випадки анемії та зниження гемоглобіну/гематокриту. 4 Надходили повідомлення про енцефалопатію з розвитком коми та летальним результатом. 5 ЦНС-токсичність виявлялася наступними симптомами: зміненою поведінкою. афективною лабільністю, агресією, збудженням, тривожністю, афазією, астенією, атаксією, мозочковим синдромом, недостатністю церебральної функції, когнітивними розладами, комою, сплутаністю свідомості, дисфункцією черепно-мозкових нервів, депресивним станом, депресивним станом, депресивним станом, депресивним станом енцефалопатією, сплощеним афектом, галюцинаціями, головним болем, порушенням мислення, млявістю, погіршенням пам'яті, зміною настрою, руховими розладами, м'язовими спазмами, міоклонусом, прогресуючою втратою стовбурових рефлексів, безтремтністю, психотичними реакціями. 6 Кардіотоксичність виявлялася застійною серцевою недостатністю, тахікардією, набряком легень. 7 Повідомлялося про гіпотензію, що призводить до шоку та летального результату. 8 Включає випадки, повідомлені як флебіт та подразнення стінок вени. 9 Гепатотоксичність виявлялася підвищенням активності ферментів печінки (аланінамінотрансферази (АЛТ), аспартатамінотрансферази (ACT), лужної фосфатази, гамма-глутамілтрансферази та лактатдегідрогенази) та підвищенням концентрації білірубіну, жовтяничної та печінково-. 10 Частота геморагічного циститу оцінювалася за частотою гематурії. Симптоми включали дизурію та поллакіурію. 11 Порушення функції нирок виявлялося нирковою недостатністю (у тому числі, гострою нирковою недостатністю, незворотною нирковою недостатністю; зареєстровані летальні наслідки), підвищенням концентрації креатиніну в сироватці, підвищенням концентрації азоту сечовини крові, зниженням кліренсу креатиніну, метаболічним ацидозом, гіпонатріємія, уремія, підвищення кліренсу креатиніну. 12 Пошкодження структури нирок виявлялося у вигляді гострого тубулярного некрозу, пошкодження ниркової паренхіми, ферментурії, циліндрурії, протеїнурії. 13 При оцінці частоти нейтропенічної лихоманки враховували випадки гранулоцитопенічної лихоманки. Клас-специфічні реакції: Наступні реакції були зареєстровані для циклофосфаміду - іншого цитотоксичного препарату групи оксазафосфорину: рак ниркової балії, рак сечоводу, рак сечового міхура, некроз сечового міхура, фіброз сечового міхура, контрактура сечового міхура, геморагічний пієліт, геморагічний уретрит, виразковий цистит; внутрішньоутробна загибель плода, порушення розвитку плода, фетотоксичність (включаючи мієлосупресію та гастроентерит), передчасні пологи, атрофія яєчок та олігоменорея.Взаємодія з лікарськими засобамиПланове спільне або супутнє призначення інших речовин або методів терапії, які здатні збільшити ймовірність та тяжкість токсичних ефектів за рахунок фармакодинамічних або фармакокінетичних взаємодій, потребує ретельної індивідуальної оцінки співвідношення очікуваної користі та можливого ризику. З метою своєчасного втручання необхідно ретельно стежити за хворими, які отримують подібну комбіновану терапію. Пацієнти, які отримують іфосфамід разом із препаратами, здатними уповільнювати його активацію через можливе зниження ефективності терапії або необхідність корекції дози, повинні перебувати під постійним наглядом лікаря. Посилення гематотоксичності та/або імуносупресії може виникнути в результаті спільного застосування іфосфаміду та інгібіторів ангіотензин-перетворюючого ферменту (можуть викликати лейкопенію), карбоплатину, цисплатину та наталізумабу. Комбінація іфосфаміду з антрациклінами або з опроміненням області серця може призводити до підвищення кардіотоксичності. Внаслідок комбінованого застосування іфосфаміду з аміодароном або Г-КСФ, ГМ-КСФ може збільшуватися легенева токсичність. Підвищена нефротоксичність може бути результатом спільного застосування препарату з ацикловіром, аміноглікозидами, амфотерицином, карбоплатином і цисплатином. Комбіноване застосування іфосфаміду з бусульфаном, а також при опроміненні ділянок сечового міхура може призводити до підвищення ризику розвитку геморагічного циститу. При сумісному призначенні іфосфаміду з протиблювотними засобами, антигістамінними препаратами, наркотичними анальгетиками та седативними препаратами можуть бути додаткові побічні ефекти з боку ЦНС. Індуктори мікросомальних ферментів печінки, зокрема, цитохрому Р450 та позапечінкових мікросомальних ферментів Слід враховувати можливість посиленого утворення цитотоксичних метаболітів у разі попереднього або супутнього застосування карбамазепіну, глюкокортикостероїдів, рифампіцину, фенобарбіталу, бензодіазепінів, хлоралгідрату, фенітоїну та препаратів звіробою продірявленого. Інгібітори ізоферменту CYP3A4 Зниження активації та метаболізму іфосфаміду може змінити ефективність терапії. Інгібітори ізоферменту CYP3A4, такі як кетоконазол, флуконазол та ітраконазол, можуть призвести до збільшення утворення метаболітів і фосфаміду, що мають ЦНС-токсичність і нефротоксичність. Апрепітант Вказують на взаємозв'язок нейротоксичності іфосфаміду з прийомом апрепітанту для профілактики блювоти, що є індуктором, так і помірним інгібітором ізоферменту CYP3A4. Доцетаксел У випадках, коли іфосфамід вводили до інфузії доцетакселу, спостерігалося збільшення шлунково-кишкової токсичності. Похідні кумарину У пацієнтів, які отримують іфосфамід та варфарин, відзначалося збільшення міжнародного нормалізованого відношення. Вакцини Очікується, що іфосфамід, будучи імуносупресором, знижує відповідь організму на вакцинацію. Використання живих вакцин може призвести до інфекції, спричиненої вакциною. Тамоксифен Спільне застосування тамоксифену та іфосфаміду може збільшити ризик тромбоемболічних ускладнень. Цисплатин Спричинена цисплатином втрата слуху може посилюватися при одночасному призначенні іфосфаміду (див. також взаємодії вище). Іринотекан Утворення активних метаболітів іринотекану може знижуватися при одночасному застосуванні з іфосфамідом. Етанол У деяких пацієнтів етанол може викликати нудоту та блювання при одночасному прийомі з іфосфамідом. Слід зважати на посилення мієлотоксичності іфосфаміду внаслідок взаємодії з іншими цитостатичними препаратами або опроміненням. Одночасне застосування іфосфаміду та алопуринолу або гідрохлортіазиду може також збільшувати мієлосупресивний ефект. Попереднє або одночасне застосування нефротоксичних препаратів, таких як цисплатин, аміноглікозиди, ацикловір та амфотерицин В може посилювати нефротоксичні ефекти іфосфаміду і, внаслідок цього, гематотоксичність та неврологічну токсичність. Препарати, що діють на ЦНС, зокрема, протиблювотні, транквілізатори, наркотичні анальгетики та антигістамінні препарати, повинні застосовуватися з особливою обережністю, і у разі розвитку іфосфамід-індукованої енцефалопатії, по можливості, скасовані. Іфосфамід посилює цукрознижувальний ефект похідних сульфонілсечовини. Іфосфамід посилює міорелаксуючу дію суксаметонію. Результати експериментів in vitro свідчать, що бупропіон переважно катаболізується за допомогою мікросомального ізоферменту CYP2B6. Тому необхідно виявляти обережність у разі одночасного застосування бупропіону та препаратів, що діють на ізофермент CYP2B6 (таких як орфенадрин, циклофосфамід та іфосфамід). Грейпфрут містить речовину, яка спричиняє пригнічення ізоферментів цитохрому Р450, і тому може знижувати метаболічну активацію іфосфаміду і, отже, його ефективність. При лікуванні іфосфамідом пацієнтам слід уникати вживання грейпфруту та/або продуктів або напоїв, що містять цей фрукт. Іфосфамід може посилювати шкірні реакції на опромінення (ретроспективний радіаційний синдром). Для іфосфаміду, подібно до циклофосфаміду, можливі наступні взаємодії: терапевтичний ефект і токсичність іфосфаміду можуть посилюватися при одночасному застосуванні хлорпромазину, трийодтироніну або інгібіторів альдегіддегідрогенази, таких як дисульфірам (Антабус).Спосіб застосування та дозиДози внутрішньовенно у вигляді інфузії. Призначати препарат Холоксан може лікар, який має досвід застосування цього лікарського засобу, і лише за умови постійного моніторингу формули клінічних, біохімічних та гематологічних параметрів як перед початком кожного циклу хіміотерапії, так і в проміжках між циклами. Доза препарату підбирається індивідуально. Як монотерапія у дорослих пацієнтів найчастіше використовується фракціоноване застосування. Дози, тривалість циклів терапії та інтервалів між циклами залежать від показань до застосування, загального стану пацієнта, функціонування органів та результатів лабораторних досліджень. Застосування препаратів, що стимулюють кровотворення (колонієстимулюючих факторів та стимуляторів еритропоезу) може розглядатися як міра зниження ризику ускладнень у вигляді мієлосупресії та/або як міра, що сприяє досягненню необхідної терапевтичної концентрації препарату. При цьому необхідно пам'ятати про потенційну взаємодію з гранулоцитарним колонієстимулюючим фактором (Г-КСФ) та гранулоцитарно-макрофагальним колонієстимулюючим фактором (ГM-КСФ), оскільки вони можуть викликати токсичні легеневі ефекти. Перед введенням розчин слід візуально перевірити на наявність частинок або зміни кольору. Використовують розчин із концентрацією іфосфаміду не вище 4%. Якщо не зазначено інакше, препарат Холоксан рекомендується застосовувати за такими схемами: 1. Загальна доза за цикл - 8-12 г/м2 (200-300 мг/кг маси тіла) у вигляді фракціонованої дози 1,6-2,4 г/м2 (40-60 мг/кг маси тіла) щодня протягом 3-5 днів. Введення виконується у вигляді внутрішньовенної короткочасної інфузії протягом періоду часу від 30 хв до 2 годин залежно від обсягу, що вводиться. 2. Загальна доза за цикл – 5-6 г/м2 (125-150 мг/кг маси тіла) – не повинна перевищувати 10 г/м2 (250 мг/кг маси тіла) – у вигляді високої одноразової дози, що застосовується зазвичай у ході тривалої 24-годинної інфузії. Введення іфосфаміду у вигляді одноразової високої дози може призводити до тяжких проявів гематологічної, урологічної. нефрологічної та неврологічної токсичності. Частота застосування препарату Холоксан визначається ступенем мієлосупресії та часу, необхідного для відновлення адекватної функції кісткового мозку. Зазвичай проводять 4 курси терапії, але у клінічній практиці проводили до 7 курсів (у вигляді інфузій від 6 до 24 год). Повторний курс проводився після рецидиву захворювання. Наведені вище рекомендації щодо дозування належать переважно до монотерапії препаратом Холоксан. При використанні з іншими цитостатиками у складі комбінованої терапії повинні дотримуватися інструкції з дозування відповідно до терапевтичної схеми. При використанні комбінації з іншими хіміотерапевтичними препаратами, що мають подібну токсичність, може знадобитися зниження дози та/або збільшення інтервалів між введеннями. Під час або відразу після введення препарату Холоксан необхідно забезпечити організм достатньою кількістю рідини (можна у вигляді інфузії) для форсування діурезу з метою зниження утеліальної токсичності. Для профілактики геморагічного циститу препарат Холоксан необхідно застосовувати у комбінації з місною. При застосуванні препарату Холоксан у комбінації з будь-яким іншим цитостатиком потрібно проводити моніторинг формули периферичної крові як перед початком кожного циклу хіміотерапії, так і в проміжках між циклами. За результатами моніторингу формули периферичної крові може знадобитися корекція дози препарату. Цикли терапії можуть бути відновлені через 3-4 тижні. Інтервали між циклами залежать від факторів, що включають показники клінічного аналізу крові, та ступінь відновлення будь-яких небажаних явищ або супутніх симптомів. Мієлосупресія У разі розвитку мієлосупресії доза іфосфаміду повинна бути знижена відповідно до рекомендацій, наведених у таблиці нижче: Лімфоцити/мкл Тромбоцити/мкл Дії >4000 >100000 100% планової дози 4000 – 2500 100000-50000 50% планової дози <2500 <50000 Скасування терапії до нормалізації чи індивідуальне рішення Кількість лейкоцитів, тромбоцитів та концентрацію гемоглобіну слід визначати перед кожним введенням іфосфаміду та з певними інтервалами після введення, при необхідності щодня. Крім необхідних випадків, іфосфамід не слід призначати пацієнтам з кількістю лейкоцитів нижче 2500/мкл. Застосування у пацієнтів з нирковою недостатністю У пацієнтів з порушеннями функції нирок, особливо у тяжкій формі, зниження ниркової екскреції може призвести до збільшення концентрації іфосфаміду та його метаболітів у плазмі. Це, у свою чергу, може спричинити посилення проявів токсичності (нейротоксичності, нефротоксичності та гематотоксичності), та має враховуватися при визначенні дози іфосфаміду для таких хворих. Іфосфамід та його метаболіти піддаються діалізу. Застосування у пацієнтів із печінковою недостатністю Ураження печінки, особливо тяжке, може бути пов'язане зі зниженням активації іфосфаміду. що може вплинути на ефективність терапії. Зниження вмісту альбуміну у сироватці та порушення функції печінки є факторами ризику прояву токсичності щодо центральної нервової системи (ЦНС-токсичності). Порушення функції печінки можуть призводити до збільшення утворення метаболітів і фосфаміду, які, можливо, викликають ЦНС-токсичність та нефротоксичність або сприяють її розвитку. Це необхідно враховувати при доборі дози препарату Холоксан та оцінці відповіді на вибрану дозу. Застосування у дітей Дозування та режим введення препарату Холоксан у дітей залежать від типу пухлини, стадії її розвитку, загального стану пацієнта, що проводилася раніше терапії цитостатиками та можливості поєднати хіміотерапію та променеву терапію. У клінічних дослідженнях використовувалися такі дози: 1. 5 г/м2 (125 мг/кг маси тіла) у вигляді високої одноразової дози, що застосовується зазвичай у вигляді тривалої 24-годинної інфузії; 2. 9 г/м2 (225 мг/кг маси тіла) у вигляді фракціонованої дози, що застосовується зазвичай протягом 5 днів; 3. 9 г/м2 (225 мг/кг маси тіла) у вигляді високої одноразової дози, що застосовується зазвичай у вигляді тривалої 72-годинної інфузії. Застосування у пацієнтів похилого віку При доборі дози та проведенні моніторингу токсичності іфосфаміду у пацієнтів похилого віку слід враховувати знижену функцію печінки, нирок, серця та інших органів, а також супутні захворювання або застосування інших видів терапії. Приготування розчину для інфузій Перед застосуванням препарату необхідно провести візуальну оцінку розчину для виявлення наявності твердих частинок та/або зміни кольору. Перед введенням препарат має бути повністю розчиненим. Порошок розчиняють у воді для ін'єкцій таким чином: 500 мг препарату Холоксан - 13 мл; 1000 мг препарату Холоксан – у 25 мл; 2000 мг препарату Холоксан – у 50 мл. Після збільшення води для ін'єкцій флакони слід енергійно струсити, щоб порошок повністю розчинився. Зазвичай розчинення відбувається за 30-60 с. Якщо цей час порошок повністю не розчинився, дозволяється залишити флакони з розчином на кілька хвилин. Для інфузії рекомендується розбавляти відновлений розчин 5% розчином декстрози, 0.9% розчином натрію хлориду або розчином Рінгера. Для інфузії протягом 30-60 хв використовують розведення до 250 мл, а інфузії протягом 1-2 год - до 500 мл. Для тривалої 24-годинної інфузії високої дози іфосфаміду (наприклад, 5 г/м2) рекомендується використовувати розведення в 3 л 5 % розчину декстрози та/або 0,9 % розчину натрію хлориду. Відновлені та розведені розчини можуть зберігатись протягом 24 годин при температурі 2-8 °C.ПередозуванняДля іфосфаміду немає специфічного антидоту. Іфосфамід та його метаболіти можуть бути видалені за допомогою діалізу. При суїцидальному або ненавмисному передозуванні або інтоксикації слід проводити екстрений гемодіаліз. Серйозні наслідки передозування включають прояви дозозалежної токсичності, такої як ЦНС-токсичність, а також нефротоксичність, мієлосупресія та запалення слизових оболонок. У разі передозування слід уважно стежити за станом пацієнта у зв'язку з можливим розвитком токсичності. Мієлосупресія проявляється в основному лейкопенією. Тяжкість і тривалість мієлосупресії залежить від ступеня передозування. Потрібний регулярний контроль картини крові, а також ретельний моніторинг стану пацієнта. Якщо внаслідок передозування іфосфаміду розвинулася нейтропенія, необхідно здійснювати профілактику інфекцій. У разі розвитку тромбоцитопенії необхідно забезпечити заповнення тромбоцитів відповідно до потреби. Можливий розвиток важкого геморагічного циститу, якщо його профілактика не проводилася взагалі або була недостатньою. При розвитку енцефалопатії, пов'язаної із застосуванням іфосфаміду, можна розглянути можливість застосування метиленового синього. Для лікування передозування слід застосовувати підтримуючу терапію, спрямовану на своєчасну профілактику та лікування змішаної інфекції, мієлосупресії або інших можливих проявів токсичності. Для профілактики циститу та зниження уротоксическіх ефектів показано застосування місни.Запобіжні заходи та особливі вказівкиМієлосупресія Лікування іфосфамідом може викликати мієлосупресію та значне пригнічення імунної відповіді, що може призвести до серйозних інфекцій, включаючи пневмонію та інші бактеріальні, грибкові, вірусні або паразитарні інфекції, а також до сепсису та септичного шоку. Надходили повідомлення про летальні наслідки мієлосупресії та пов'язаний з нею розвитком важких інфекцій на фоні застосування іфосфаміду. Терапія іфосфамідом може спровокувати реактивацію латентних вірусних інфекцій, що потребує відповідного лікування. Іфосфамід-індукована мієлосупресія може виявлятися лейкопенією, нейтропенією, тромбоцитопенією (пов'язаною з підвищеним ризиком кровотеч) та анемією. Введення іфосфаміду зазвичай супроводжується зниженням кількості лейкоцитів. Цей показник досягає мінімуму через 2 тижні після початку введення іфосфаміду. а потім знову підвищується. У деяких випадках при нейтропенії за рішенням лікаря може бути призначена антимікробна профілактика. При нейтропенічній лихоманці необхідна терапія антибіотиками та/або антимікотиками. У пацієнтів, яким попередньо або одночасно проводили хіміотерапію гематотоксичними препаратами, імуносупресорами та/або променевою терапією, а також у пацієнтів з порушеною функцією нирок або цукровим діабетом слід очікувати розвитку тяжкої мієлосупресії та імуносупресії (див. розділ "Взаємодія з іншими". Спільне застосування інших імуносупресорів може посилювати імуносупресію, спричинену іфосфамідом. Ризик розвитку мієлосупресії має дозозалежний характер і збільшується при введенні одноразової дози порівняно з фракціонованою дозою. Іфосфамід слід застосовувати з обережністю, якщо застосовувати взагалі, у пацієнтів з порушенням функції кісткового мозку, тяжкої імуносупресії та за наявності інфекцій. Нейротоксичність При терапії іфосфамідом може розвиватися ЦНС-токсичність та інші нейротоксичні ефекти. Симптоми ЦНС-токсичності при лікуванні іфосфамідом включали: сплутаність свідомості, сонливість, кому, галюцинації, "розмите" зір, психотичну поведінку, екстрапірамідні симптоми, нетримання сечі, судоми. Надходили повідомлення про розвиток периферичної невропатії, пов'язаної із застосуванням іфосфаміду. Нейротоксичність іфосфаміду може виявлятися в період від декількох годин до декількох днів після першого застосування препарату, і в більшості випадків усувається через 48-72 години після припинення введення препарату. У деяких випадках ці симптоми можуть зберігатися довше 72 годин. Іноді відновлення було неповним. Повідомлялося про летальні наслідки ЦНС-токсичності, а також про повторний прояв ЦНС-токсичності після кількох курсів лікування. Про ЦНС-токсичність іфосфаміду повідомляється досить часто і, очевидно, цей побічний ефект є дозозалежним. Іншими факторами ризику розвитку нейротоксичності і фосфаміду, які були продемонстровані або обговорювалися в літературі, є: порушення функції нирок та підвищена концентрація креатиніну у сироватці; низький вміст альбуміну у сироватці; порушення функції печінки; низька концентрація білірубіну, гемоглобіну, зменшення кількості лейкоцитів; ацидоз; низька концентрація бікарбонату сироватки; порушення балансу електролітів, гіпонатріємія та неадекватна секреція антидіуретичного гормону (вазопресину), водна інтоксикація, низьке споживання рідини; наявність метастазів у мозку, попереднє захворювання ЦНС, опромінення мозку; церебральний склероз, периферична васкулопатія; наявність пухлини в нижній частині черевної порожнини, генералізована лімфаденопатія; зниження працездатності, похилого віку, молодий вік; ожиріння,жіноча стать, індивідуальна схильність; взаємодія з іншими лікарськими засобами (зокрема, з апрепітантом, інгібіторами ізоферменту CYP3A4), алкогольна або лікарська залежність або попередня терапія цисплатином. Оскільки нейротоксичність може виявлятися за відсутності виявлених факторів ризику її розвитку, це потребує ретельного моніторингу стану пацієнта. У разі розвитку енцефалопатії застосування іфосфаміду слід припинити. Можливість відновлення застосування іфосфаміду має бути визначена після ретельної оцінки співвідношення користі та ризику індивідуально для кожного пацієнта. Повідомляється як про успішні, так і про невдалі випадки застосування метиленового синього для купірування та профілактики енцефалопатії, пов'язаної із застосуванням іфосфаміду. Враховуючи небажані ефекти іфосфаміду на ЦНС, пацієнтам слід вчасно приймати протиблювотні засоби. При цьому через можливий адитивний ефект лікарські засоби, що діють на ЦНС (протиблювотні, седативні, наркотичні анальгетики або антигістамінні препарати), повинні застосовуватися з особливою обережністю. У разі розвитку іфосфамід-індукованої енцефалопатії їх прийом має бути принаймні припинено. Нефротоксичність та уротоксичність Іфосфамід є як нефротоксичним, і уротоксичним препаратом. До початку лікування іфосфамідом слід оцінити гломерулярну та тубулярну функції нирок та моніторувати їх стан під час та після лікування. При терапії іфосфамідом необхідно регулярно контролювати сечовий осад щодо присутності еритроцитів та інших ознак уро- або нефротоксичності. Рекомендується проведення ретельного клінічного моніторингу біохімічних показників сироватки крові та сечі, включаючи фосфор, калій та інші лабораторні параметри, що застосовуються для ідентифікації нефротоксичності та уротеліальної токсичності. За показаннями має призначатися відповідна замісна терапія. Нефротоксичні ефекти Можливість застосування іфосфаміду у пацієнтів з наявними ушкодженнями нирок або зниженням функції нирок слід розглядати індивідуально, уважно оцінивши ставлення очікуваної користі до можливого ризику. У пацієнтів, які отримували терапію іфосфамідом, спостерігався некроз ниркової паренхіми та тубулярний некроз. Дуже поширені порушення гломерулярної та/або тубулярної функції нирок, що виникають після застосування іфосфаміду. Дані прояви включають зниження швидкості гломерулярної фільтрації та підвищення вмісту сироваткового креатиніну, протеїнурію, ферментурії. циліндрурію, аміноацидурію, фосфатурію та глюкозурію, а також ацидоз ниркових канальців, синдром Фанконі, нирковий рахіт, та уповільнення росту у дітей, а також остеомаляцію у дорослих. В окремих випадках відзначалася гіпокаліємія. Дистальна тубулярна дисфункція призводить до порушення здатності нирок концентрувати сечу. Повідомлялося про розвиток синдрому неадекватної секреції антидіуретичного гормону на фоні застосування іфосфаміду. Тубулярні ушкодження можуть бути виявлені під час терапії іфосфамідом, через кілька місяців або навіть років після припинення лікування. Гломерулярна або тубулярна дисфункція може купуватися, залишатися стабільною або прогресувати через місяці та роки після закінчення лікування іфосфамідом. Надходили також повідомлення про те, що гострий тубулярний некроз, гостра ниркова недостатність та хронічна ниркова недостатність були вторинними по відношенню до терапії іфосфамідом. У разі потреби спільного застосування з такими потенційно нефротоксичними препаратами як аміноглікозиди, ацикловір та амфотерицин В слід бути особливо уважними. Хоча зазначені препарати не посилюють ниркову дисбукцію тубулярної, вони можуть порушувати гломерулярну функцію нирок. Факторами ризику розвитку нефротоксичності є застосування високих кумулятивних доз іфосфаміду, наявність ниркової патології, попередня або супутня терапія потенційно нефротоксичними препаратами (зокрема, цисплатином), ранній вік у дітей (до 5 років), відсутність однієї нирки як у пацієнтів з пухлинами і тих, кому проводилося опромінення області нирок чи унилатеральная нефрэктомия. При лікуванні іфосфамідом таких пацієнтів необхідно бути обережними,оскільки у них може бути підвищена частота та інтенсивність проявів мієлотоксичності. нефротоксичності та неврологічної токсичності. Уротеліальні ефекти Геморагічний цистит, що супроводжується мікро або макрогематурією, є частим дозозалежним ускладненням при лікуванні іфосфамідом. Повідомлялося про розвиток геморагічного циститу, що потребує переливання крові. Ризик розвитку геморагічного циститу підвищується при використанні високих одноразових доз порівняно з фракціонованим введенням. Є дані про розвиток геморагічного циститу після одноразового застосування іфосфаміду. Для профілактики геморагічного циститу іфосфамід завжди необхідно застосовувати у комбінації з місною. Місна значно знижує частоту та вираженість геморагічного циститу і не впливає на терапевтичну дію препарату. До початку терапії іфосфамідом повинні бути виключені або усунені будь-які порушення прохідності сечовивідних шляхів, цистит та інші інфекції нирок та сечовивідних шляхів, а також дисбаланс електролітів (див. розділ "Протипоказання"). Перед введенням чергової дози іфосфаміду рекомендується провести загальний аналіз сечі та дослідження сечового осаду. При тривалому застосуванні іфосфаміду дуже важливо забезпечити регулярний контроль функції нирок, діурезу та сечового осаду, особливо у дітей. Необхідно приділяти особливу увагу достатньої гідратації та регулярному випорожненню сечового міхура. Під час інфузії іфосфаміду або одразу після її закінчення пацієнт повинен випити необхідну кількість рідини для форсування діурезу та зниження ризику розвитку ротоксичних ефектів. Якщо при терапії іфосфамідом розвивається цистит, що супроводжується макро- або мікрогематурією, препарат слід відмінити доти, доки цистит не буде вилікувано. У разі розвитку нефропатії та подальшого продовження терапії іфосфамідом слід очікувати на розвиток незворотного пошкодження нирок. При вирішенні питання щодо продовження лікування іфосфамідом слід ретельно оцінити співвідношення очікуваної користі до можливого ризику. Іфосфамід слід застосовувати з обережністю, якщо застосовувати взагалі, у пацієнтів з активними інфекціями сечовивідних шляхів. Наявне в анамнезі опромінення сечового міхура або лікування бусульфаном може збільшити ризик розвитку геморагічного циститу. Для циклофосфаміду. іншого препарату групи оксазафосфоринів. були зареєстровані наступні прояви уротоксичності: летальний результат уротеліальної токсичності, а також необхідність цистектомії через фіброзу, кровотечу або вторинну зловживання; геморагічний цистит, у тому числі, з важкими формами виразок та некрозів; гематурія, яка може бути більш тяжкою та рецидивною; на відміну від звичайної гематурії, що проходить протягом декількох днів після припинення лікування, вона може зберігатись; ознаки уротеліального подразнення (наприклад, хворобливе сечовипускання, відчуття залишкової сечі, часте сечовипускання, ніктурія, нетримання сечі), а також розвиток фіброзу сечового міхура, невеликої ємності сечового міхура, телеангіектазії та ознак хронічного подразнення сечового міхура: пієліт та у. Кардіотоксичні ефекти Повідомлялося про летальні наслідки кардіотоксичної дії іфосфаміду. Ризик розвитку кардіотоксичних ефектів іфосфаміду залежить від дози і збільшується у пацієнтів із попереднім або супутнім лікуванням іншими кардіотоксичними препаратами або застосуванням опромінення області серця та, можливо, при порушенні функції нирок. У зв'язку з цим необхідно дотримуватись особливої обережності при застосуванні іфосфаміду у пацієнтів, які мають фактори ризику розвитку кардіотоксичності та у хворих із захворюваннями серця. Потрібно проводити регулярний контроль електролітного балансу. Проявами кардіотоксичності є: надшлуночкова або шлуночкова аритмія, у тому числі передсердна/наджелудочкова тахікардія, фібриляція передсердь, шлуночкова тахікардія без пульсу: знижений вольтаж комплексу QRS та зміни сегмента ST або зубця Т; токсична кардіоміопатія, що призводить до серцевої недостатності з явищами застою та гіпотензії: ексудативний перикардит, фібринозний перикардит та епікардіальний фіброз. Легенева токсичність Відзначалися летальні випадки легеневої токсичності, що призводила до дихальної недостатності. Повідомляється, що на фоні лікування іфосфамідом розвиваються інтерстиціальний пневмоніт та пневмосклероз, а також інші форми легеневої токсичності. Вторинні пухлини Подібно до будь-якої цитотоксичної терапії, лікування іфосфамідом пов'язане з ризиком розвитку вторинних пухлин та їх клітин-попередників. Вторинне озлокачествление може розвинутись навіть через кілька років після припинення хіміотерапії. Зокрема, підвищується ризик розвитку мієлодиспластичних змін та їх прогресії у гострі лейкози. Іншими злоякісними пухлинами, про які повідомлялося після використання іфосфаміду або терапевтичних схем з його застосуванням, є лімфоми, рак щитовидної залози та саркоми. Злоякісні новоутворення також мали місце після внутрішньоутробної дії циклофосфаміду – іншого цитотоксичного препарату групи оксазафосфорину. Венооклюзійна хвороба Надходили повідомлення про венооклюзійну хворобу печінки, що розвинулася при хіміотерапії із застосуванням іфосфаміду. Добре відомо також про розвиток цього ускладнення при застосуванні циклофосфаміду. - іншого цитотоксичного препарату групи оксазафосфоринів. Мутагенність, канцерогенність та генотоксичність У зв'язку з наявністю алкілуючої дії, іфосфамід є мутагенною та потенційно канцерогенною речовиною. Слід уникати контактів препарату зі шкірою та слизовими оболонками. Іфосфамід має мутагенний потенціал і генотоксичність щодо чоловічих та жіночих статевих клітин. Жінки не повинні вагітніти під час лікування іфосфамідом. У разі виявлення вагітності під час терапії рекомендується генетичне консультування. Чоловіків, яким має бути призначений іфосфамід, необхідно інформувати про консервацію сперми перед початком лікування та про те, що їм не слід зачинати дітей ні під час терапії, ні, як мінімум, протягом шести місяців після її закінчення. Сексуально активні жінки та чоловіки повинні користуватися надійними засобами контрацепції під час лікування іфосфамідом (див. розділ "Застосування при вагітності та в період грудного вигодовування"). Результати досліджень на тваринах, отримані для циклофосфаміду, іншого цитотоксичного препарату групи оксазафосфоринів. демонструють, що вплив на ооцити під час розвитку фолікула може призвести до зниження показника імплантацій та розвитку життєздатної вагітності та підвищення ризику пороків розвитку плода. Це слід враховувати при штучному заплідненні або вагітності після припинення терапії іфосфамідом. Точна тривалість розвитку фолікулів у людини не відома, але вона може тривати понад 12 місяців. Оогенез та сперматогенез Іфосфамід впливає на процеси оогенезу та сперматогенезу. Відомі випадки аменореї, азооспермії та безпліддя у обох статей. Розвиток безпліддя, ймовірно, залежить від дози іфосфаміду. тривалості терапії, та стану функції статевих залоз під час лікування. У деяких пацієнтів розвинене безпліддя може стати необоротним. Повідомлялося про розвиток аменореї у пацієнток, які отримували іфосфамід. Циклофосфамід, інший цитотоксичний препарат групи оксазафосфоринів. здатний викликати олігоменорею. Постійна хіміотерапія підвищує ризик аменореї у жінок похилого віку. У дівчаток, які отримують лікування іфосфамідом у період до статевого дозрівання, можуть надалі нормально розвиватися вторинні статеві ознаки, регулярні менструації та здатність до зачаття. Однак у дівчаток із збереженою функцією яєчників після завершення лікування існує підвищений ризик розвитку передчасної менопаузи. У чоловіків, які отримують лікування іфосфамідом, може розвиватися олігоспермія або азооспермія, хоча статева функція та лібідо, як правило, не торкаються. У хлопчиків, які отримують лікування іфосфамідом у період до статевого дозрівання, можуть нормально розвиватися вторинні статеві ознаки, але може розвиватися і олігоспермія або азооспермія. Ймовірно також розвиток певної міри атрофії яєчок. Азооспермія може бути оборотною у деяких пацієнтів, хоча відновлення нормального сперматогенезу може тривати кілька років. Відповідно до наявних спостережень чоловіки, які отримували лікування іфосфамідом, згодом мали здатність до зачаття. Протягом зазначених періодів сексуально активним чоловікам і жінкам слід використовувати ефективні методи контрацепції. Тривалість періоду контрацепції після хіміотерапії повинна визначатися відповідно до прогнозу основного захворювання та бажання батьків мати дітей. І тут показано генетичне консультування. Анафілактичні/анафілактоїдні реакції Під час лікування іфосфамідом були зареєстровані анафілактичні/анафілактоїдні реакції, а також перехресна чутливість між цитостатиками групи оксазафосфоринів. Репаративна здатність Іфосфамід може впливати на процес нормального загоєння ран. Алопеція При терапії іфосфамідом частим дозозалежним ускладненням є алопеція, що іноді призводить до повного облисіння. Надалі волосся може відрости знову, але може відрізнятися за фактурою та кольором. Нудота та блювота Введення іфосфаміду може викликати нудоту та блювання. Необхідно слідувати існуючим рекомендаціям щодо застосування протиблювотних препаратів для попередження та зниження тяжкості нудоти та блювання. Споживання етанолу може посилювати викликану іфосфамідом нудоту та блювання. Стоматит Введення іфосфаміду може призводити до розвитку стоматиту (оральний мукозит). Щоб уникнути розвитку стоматиту, слід приділяти увагу ретельній гігієні порожнини рота. Необхідно слідувати існуючим рекомендаціям щодо попередження та зниження тяжкості стоматиту. Екстравазація Оскільки цитостатичний ефект іфосфаміду проявляється лише після його активації у печінці, ризик пошкодження тканин при випадковій екстравазації відсутній. Однак у разі екстравазації рекомендується негайно припинити інфузію, аспірувати екстравазат за допомогою канюлі, промити 0.9% розчином хлориду натрію та провести іммобілізацію кінцівки. Застосування у пацієнтів з нирковою недостатністю Можливість застосування іфосфаміду у пацієнтів із нирковою недостатністю слід розглядати індивідуально. У пацієнтів з порушеннями функції нирок, особливо у тяжкій формі, зниження ниркової екскреції може призвести до збільшення концентрації іфосфаміду та його метаболітів у плазмі. Це, у свою чергу, може спричинити посилення проявів нейротоксичності, нефротоксичності та гематотоксичності, та має враховуватися при визначенні дози іфосфаміду для таких хворих. Іфосфамід та його метаболіти піддаються діалізу. При необхідності проведення діалізу слід розглянути можливість використання постійного інтервалу між призначенням іфосфаміду і проведенням процедури діалізу. Застосування у пацієнтів із печінковою недостатністю Можливість застосування іфосфаміду у пацієнтів із печінковою недостатністю слід розглядати індивідуально. При прийнятті рішення про терапію іфосфамідом слід ретельно контролювати стан цих пацієнтів. Ураження печінки, особливо тяжке, може бути пов'язане зі зниженням активації іфосфаміду. що може вплинути на ефективність терапії. Зниження вмісту альбуміну та порушення функції печінки є факторами ризику розвитку ЦНС-токсичності. Порушення печінки можуть посилювати утворення метаболітів. які здатні викликати або сприяти розвитку ЦНС-токсичності та нефротоксичності, що необхідно враховувати при доборі дози іфосфаміду та оцінці відповіді на обрану дозу. Вживання етанолу збільшує ризик розвитку дисфункції печінки. Застосування у пацієнтів похилого віку При доборі дози та проведенні моніторингу токсичності іфосфаміду у пацієнтів похилого віку слід враховувати знижену функцію печінки, нирок, серця та інших органів, а також супутні захворювання або застосування інших видів терапії. Шкірні реакції Внаслідок випадкового впливу іфосфаміду можуть спостерігатися шкірні реакції. Щоб мінімізувати ризик впливу на шкіру, при роботі з флаконами і розчинами, що містять іфосфамід, слід завжди надягати водонепроникні рукавички. Якщо розчин іфосфаміду потрапив на шкіру або слизову оболонку, негайно промити шкіру водою з милом або промити слизову оболонку великою кількістю води. Необхідно ретельно моніторувати стан пацієнтів з ослабленим імунним захистом, зокрема з цукровим діабетом або хронічними порушеннями функції печінки або нирок. У пацієнтів з цукровим діабетом необхідно регулярно перевіряти показники метаболізму цукрів з метою корекції протидіабетичної терапії. Контроль пацієнтів із метастазами в головний мозок та/або з церебральними симптомами повинен здійснюватися на регулярній основі. Вплив на здатність до керування автотранспортом та управління механізмами Іфосфамід може призводити до погіршення здатності до керування автотранспортом та управління механізмами безпосередньо, викликаючи енцефалопатію, або опосередковано, призводячи до нудоти та блювання, - особливо при супутньому застосуванні лікарських препаратів, що діють на ЦНС, або вживанні етанолу.Умови відпустки з аптекЗа рецептомВідео на цю тему
85 599,00 грн
85 556,00 грн
Склад, форма випуску та упаковкаКонцентрат - 1 мл/1 фл. Активна речовина: пембролізумаб 25мг/100мг. Допоміжні речовини: L-гістидин – 1.2 мг, L-гістидину гідрохлориду моногідрат – 6.8 мг, полісорбат 80 – 0.8 мг, сахароза – 280 мг, вода д/і – до 4 мл. 4 мл - флакони безбарвного скла типу I(1) - пачки картонні з контролем першого розтину.Опис лікарської формиКонцентрат для приготування розчину для інфузій; у вигляді прозорого або опалесцентного розчину від безбарвного до світло-жовтого кольору.Фармакотерапевтична групаПембролізумаб - гуманізоване моноклональне антитіло, що селективно блокує взаємодію між PD-1 та його лігандами PD-L1 та PD-L2. Пембролізумаб є імуноглобуліном ізотипу IgG4 каппа з молекулярною масою близько 149 кДа. Механізм дії PD-1 – рецептор, що є імунною контрольною точкою, який обмежує активність Т-лімфоцитів у периферичних тканинах. Пухлинні клітини можуть використовувати сигнальний шлях за участю PD-1 для пригнічення активного Т-клітинного імунологічного нагляду. Пембролізумаб є високоафінним антитілом до PD-1 рецептора, при інгібуванні якого здійснюється подвійна блокада сигнального шляху PD-1, що включає ліганди PD-L1 і PD-L2 на пухлинних або антигенпрезентуючих клітинах. В результаті інгібування зв'язування PD-1 рецептора з його лігандами пембролізумаб реактивує пухлину-специфічні цитотоксичні Т-лімфоцити в мікрооточенні пухлини і, таким чином, реактивує протипухлинний імунітет. Фармакодинаміка У периферичній крові пацієнтів, які отримували пембролізумаб по 2 мг/кг кожні 3 тижні або по 10 мг/кг кожні 2 або 3 тижні, спостерігалося збільшення відсоткового вмісту активованих (тобто HLA-DR+) CD4+ та CD8+ Т-клітин після лікування всіма дозами та схемами без підвищення загальної кількості циркулюючих Т-лімфоцитів.ФармакокінетикаФармакокінетику пембролізумабу вивчали в дослідженнях за участю 2188 пацієнтів з метастатичною або неоперабельною меланомою, недрібноклітинним раком легені (НМРЛ) або іншими видами злоякісних пухлин, які отримували препарат у дозуваннях від 1 до 10 мг/кг кожні. Фармакокінетика пембролізумабу була порівнянною за досліджуваними показаннями. Всмоктування Препарат Кітруда® вводять внутрішньовенно, тому пембролізумаб негайно і повністю стає біодоступним. Розподіл Відповідно до обмеженого позасудинного розподілу, Vdпембролізумабу у рівноважному стані незначний (приблизно 7.5 л; коефіцієнт варіації (CV): 21%). Як і інші антитіла, пембролізумаб не зв'язується із білками плазми специфічним шляхом. Метаболізм Пембролізумаб піддається катаболізму неспецифічними шляхами, метаболізм препарату не відбивається на його кліренсі. Виведення Системний кліренс пембролізумабу становить приблизно 0.2 л/добу (CV: 37%); кінцевий Т1/2 становить приблизно 26 днів (CV: 37%). Експозиція пембролізумабу, виражена як Сmах ;або AUC, збільшувалася пропорційно дозі в межах діапазону ефективних доз. При повторному введенні було показано, що кліренс пембролізумабу не залежить від часу, а системне накопичення приблизно в 2.2 рази вище за введення кожні 3 тижні. Навколорівноважні концентрації пембролізумабу досягалися на 18 тижні; медіана Cmin ;на 18 тижні становила приблизно 22.8 мкг/мл при режимі дозування 2 мг/кг кожні 3 тижні. Фармакокінетика у спеціальних груп пацієнтів Вплив різних кваріат на фармакокінетику пембролізумабу оцінювали в фармакокінетичному популяційному аналізі. Наступні фактори не мали клінічно значущого впливу на кліренс пембролізумабу: вік (від 15 до 94 років), стать, раса, легкий або помірний ступінь ниркової недостатності, легкий ступінь тяжкості печінкової недостатності, пухлинна маса. Взаємозв'язок між масою тіла та кліренсом підтверджує використання фіксованого режиму дозування або режиму дозування залежно від маси тіла для забезпечення адекватного та схожого контролю експозиції. Вплив ниркової недостатності на кліренс пембролізумабу оцінювали при популяційному фармакокінетичному аналізі у пацієнтів з легкою (60 ≤ СКФ < 90 мл/хв/1.73 м2) або помірною (30 ≤ СКФ < 60 мл/хв/1.73 м2) порівняно з пацієнтом нормальною функцією нирок (ШКФ ≥ 90 мл/хв/1.73 м2). Не виявлено клінічно значущих відмінностей у кліренсі пембролізумабу між пацієнтами з легкою або помірною нирковою недостатністю та з нормальною функцією нирок. У пацієнтів з тяжкою нирковою недостатністю (15 ≤ СКФ < 30 мл/хв/1.73 м2) дослідження щодо застосування пембролізумабу не проводили. Вплив порушення функції печінки на кліренс пембролізумабу оцінювали при популяційному фармакокінетичному аналізі у пацієнтів з печінковою недостатністю легкого ступеня тяжкості (концентрація загального білірубіну (ОБ) від 1 до 1.5 разів вище ВГН або активність ACT вище ВГН) при порівнянні з пацієнтами з нормальною ПРО та активність ACT ≤ ВГН). Не виявлено клінічно значущих відмінностей щодо кліренсу пембролізумабу між пацієнтами з печінковою недостатністю легкого ступеня тяжкості та нормальною функцією печінки. У пацієнтів з печінковою недостатністю помірним (концентрація ОБ від 1.5 до 3 разів вище ВГН та будь-яке значення активності ACT) або тяжким (концентрація ОБ > 3 разів вище ВГН та будь-яке значення активності ACT) ступенем тяжкості дослідження із застосування пембролізумабу не проводили.Клінічна фармакологіяПротипухлинний препарат. Моноклональні антитіла.Показання до застосуванняДля лікування дорослих пацієнтів із неоперабельною або метастатичною меланомою; як терапія 1-ї лінії у пацієнтів з поширеним недрібноклітинним раком легені з експресією PD-L1 ≥50% пухлинними клітинами, що визначається валідованим тестом, за відсутності мутацій у генах епідермального фактора росту (EGFR) або кінази анапластичної лімфоми (AL). для лікування пацієнтів з поширеним недрібноклітинним раком легені з експресією PD-L1 ≥1% пухлинними клітинами, що визначається валідованим тестом, які раніше отримували терапію, що включає препарати платини. За наявності мутацій у генах EGFR або ALK пацієнти повинні отримати відповідну специфічну терапію, перш ніж їм буде призначено лікування препаратом Кітруда®.Протипоказання до застосуванняНиркова недостатність тяжкого ступеня; печінкова недостатність середнього та тяжкого ступеня; вік до 18 років; вагітність; період грудного вигодовування; підвищена чутливість до пембролізумабу або інших компонентів препарату.Вагітність та лактаціяВагітність Дані щодо застосування пембролізумабу у вагітних жінок відсутні. Спеціальні дослідження з вивчення впливу пембролізумабу на репродуктивну функцію у тварин не проводилися, проте, у моделях вагітності мишей було показано, що блокада сигнальної системи PD-L1 призводить до зниження толерантності матері до плода та підвищення загрози загибелі плода. Ці результати вказують на можливий ризик (на підставі механізму дії) негативного впливу на плід, включаючи підвищення частоти викиднів або мертвонароджень, при застосуванні пембролізумабу під час вагітності. Відомо, що людський lgG4 (імуноглобулін) проникає через плацентарний бар'єр, отже пембролізумаб може проникати через плацентарний бар'єр від матері до плода. ;Жінки дітородного віку;повинні використовувати надійні методи контрацепції під час лікування пембролізумабом та протягом не менше 4 місяців після введення останньої інфузії пембролізумабу. Період грудного вигодовування Немає даних про секрецію пембролізумабу у грудне молоко. Пембролізумаб протипоказаний у період грудного вигодовування. Вплив на фертильність Клінічні дані про можливий вплив пембролізумабу на репродуктивну функцію відсутні. Незважаючи на те, що окремі дослідження токсичної дії пембролізумабу на репродуктивну функцію та внутрішньоутробний розвиток не проводилися, помітний вплив на репродуктивні органи самців та самок мавп у одномісячному та шестимісячному дослідженнях токсичності повторних доз виявлено не було. Застосування у дітей Протипоказано застосування препарату до 18 років.Побічна діяБезпека препарату Кітруда ® вивчалася у 2799 пацієнтів у контрольованих та неконтрольованих клінічних дослідженнях. Медіана тривалості лікування склала 4.2 місяці (діапазон від 1 дня до 30.4 місяців), включаючи 1153 пацієнти, які отримували лікування протягом ≥6 місяців, та 600 пацієнтів, які отримували лікування протягом ≥1 року. Прийом препарату Кітруда® був скасований у зв'язку з небажаними реакціями, пов'язаними з лікуванням, 5% пацієнтів. Пов'язані з лікуванням серйозні небажані явища (СНЯ), повідомлені протягом 90 днів після останнього введення препарату, відзначалися у 10% пацієнтів, які отримували Кіпру . Найчастішими СНЯ, пов'язаними з лікуванням, були пневмоніт, коліт, діарея та лихоманка. Імуноопосередковані небажані реакції (див. "Особливі вказівки") Імуноопосередковані небажані реакції представлені на підставі даних, отриманих серед 2799 пацієнтів з меланомою та НМРЛ. Профіль безпеки в цілому був схожим для пацієнтів з меланомою та НМРЛ. У таблиці 1 відповідно до ступеня тяжкості представлена частота виникнення імуноопосередкованих небажаних реакцій, які відзначалися у пацієнтів, які отримували препарат Кітруда ® . Таблиця 1. Імуноопосередковані небажані реакції ; Кітруда ® 2 мг/кг кожні 3 тижні або 10 мг/кг кожні 2 або 3 тижні, n=2799 Небажана реакція Усі ступеня тяжкості, (%) 2 ступінь тяжкості, (%) 3 ступінь тяжкості, (%) 4 ступінь тяжкості, (%) 5 ступінь тяжкості, (%) Гіпотиреоз 8.5 6.2 0.1 0 0 Гіпертиреоз 3.4 0.8 0.1 0 0 Пневмоніт 3.4 1.3 0.9 0.3 0.1 Коліт 1.7 0.4 1.1 <0.1 0 Гепатит 0.7 0.1 0.4 <0.1 0 Гіпофізит 0.6 0.2 0.3 <0.1 0 Нефрит 0.3 0.1 0.1 <0.1 0 Цукровий діабет 0.2 <0.1 0.1 0.1 0 Інші небажані явища Меланома У таблиці 2 узагальнено небажані явища, які спостерігалися, принаймні, у 10% пацієнтів з меланомою, які отримували лікування препаратом Кітруда у клінічному дослідженні KEYNOTE-006. Найпоширенішими небажаними явищами (що відзначалися принаймні у 20% пацієнтів) були втома та висипання. Таблиця 2. Окремі 1 ;небажані явища, що спостерігалися у ≥10% пацієнтів, які отримували лікування препаратом Кітруда ® ;(KEYNOTE-006) ; Кітруда ® ;10 мг/кг кожні 2 або 3 тижні, n=555 Іпілімумаб; 3 мг/кг кожні 3 тижні, n=256 Небажані явища Усі ступеня тяжкості 2 , (%) 3-4 ступеня тяжкості, (%) Усі ступеня тяжкості, (%) 3-4 ступеня тяжкості, (%) Загальні розлади та порушення у місці введення Втома 28 0.9 28 3.1 Порушення з боку шкіри та підшкірних тканин Висип 3 24 0.2 23 1.2 Вітіліго 4 13 0 2 0 Порушення з боку скелетно-м'язової та сполучної тканини Артралгія 18 0.4 10 1.2 Біль у спині 12 0.9 7 0.8 Порушення з боку дихальної системи Кашель 17 0 7 0.4 Задишка 11 0.9 7 0.8 Порушення з боку обміну речовин та харчування Зниження апетиту 16 0.5 14 0.8 Порушення з боку нервової системи Головний біль 14 0.2 14 0.8 1 ; небажані явища, що спостерігалися з такою ж або більшою частотою виникнення в порівнянні з групою іпілімумабу. 2 ; ступінь тяжкості згідно з класифікацією Національного інституту раку США (NCI-CTCAE, видання 4). 3 ;включає висип, еритематозний висип, везикульозний висип, генералізований висип, макульозний висип, макуло-папульозний висип, папульозний висип, сверблячий висип і ексфоліативний висип. 4 ; включаючи гіпопігментацію шкіри. Таблиця 3. Окремі 1 порушення з боку лабораторних показників, що погіршилися від вихідного рівня, що спостерігалися у ≥20% пацієнтів з меланомою, які отримували лікування препаратом Кітруда (KEYNOTE-006) ; Кітруда ® ;10 мг/кг кожні 2 або 3 тижні Іпілімумаб; 3 мг/кг кожні 3 тижні Лабораторний показник 2 Усі ступеня тяжкості 3 , (%) 3-4 ступеня тяжкості, (%) Усі ступеня тяжкості, (%) 3-4 ступеня тяжкості, (%) Біохімічні показники Гіперглікемія 45 4.2 45 3.8 Гіпертригліцеридемія 43 2.6 31 1.1 Гіпонатріємія 28 4.6 26 7 Підвищення активності АСТ 27 2.6 25 2.5 Гіперхолестеринемія 20 1.2 13 0 Гематологічні порушення Анемія 35 3.8 33 4 Лімфоспіння 33 7 25 6 1 ; небажані явища, що спостерігалися з такою ж або більшою частотою виникнення в порівнянні з групою іпілімумабу. 2 ;кожне порушення з боку лабораторного показника засноване на кількості пацієнтів, у яких були відомі вихідні дані та як мінімум одне виміряне під час дослідження значення: Кітруда ® ;(від 520 до 546 пацієнтів) та іпілімумаб (від 237 до 247 пацієнтів); гіпертригліцеридемія: Кітруда ® ;n=429 та іпілімумаб n=183; гіперхолестеринемія: Кітруда ® ;п=484 та іпілімумаб n=205. 3 ; градація згідно з класифікацією Національного інституту раку США (NCI-CTCAE, видання 4). У таблиці 4 узагальнено небажані явища, які відзначалися, принаймні, у 10% пацієнтів з меланомою, які отримували терапію препаратом Кітруда ® у KEYNOTE-002. Найпоширенішими небажаними явищами (що відзначалися принаймні у 20% пацієнтів) були свербіж, висип, запор та діарея. Таблиця 4. Окремі 1 ; небажані явища, що спостерігалися у ≥10% пацієнтів з меланомою, які отримували лікування препаратом Кітруда ® (KEYNOTE-002) ; Кітруда ® ; 2 мг/кг або 10 мг/кг кожні 3 тижні, n=357 Хіміотерапія 2 , n=171 Небажана реакція Усі ступеня тяжкості 3 , (%) 3-4 ступеня тяжкості, (%) Усі ступеня тяжкості, (%) 3-4 ступеня тяжкості, (%) Загальні розлади та порушення у місці введення Лихоманка 14 0.3 9 0.6 Астенія 10 2 9 1.8 Порушення з боку шкіри та підшкірних тканин Сверблячка 28 0 8 0 Висип 4 24 0.6 8 0 Порушення з боку шлунково-кишкового тракту Запор 22 0.3 20 2.3 Діарея 20 0.8 20 2.3 Біль в животі 13 1.7 8 1.2 Порушення з боку дихальної системи Кашель 18 0 16 0 Порушення з боку скелетно-м'язової та сполучної тканини Артралгія 14 0.6 10 1.2 1 ; небажані явища, що спостерігалися з такою ж або більшою частотою виникнення порівняно з групою хіміотерапії. 2 ; хіміотерапія: дакарбазин, темозоламід, карбоплатин з паклітакселом, паклітаксел або карбоплатин. 3 ; ступінь тяжкості згідно з класифікацією Національного інституту раку США (NCI-CTCAE, видання 4). 4 ;включає висип, еритематозний висип, генералізований висип, макульозний висип, макуло-папульозний висип, папульозний висип і сверблячий висип. Таблиця 5. Окремі 1 ;порушення з боку лабораторних показників, що погіршилися від вихідного рівня, що спостерігалися у ≥20% пацієнтів з меланомою, які отримували лікування препаратом Кітруда ® ;(KEYNOTE-002) ; Кітруда ® ; 2 мг/кг або 10 мг/кг кожні 3 тижні Хіміотерапія 2 Лабораторний показник 3 Усі ступеня тяжкості 4 , (%) 3-4 ступеня тяжкості, (%) Усі ступеня тяжкості, (%) 3-4 ступеня тяжкості, (%) Біохімічні показники Гіперглікемія 49 6 44 6 Гіпоальбумінемія 37 1.9 33 0.6 Гіпонатріємія 37 7 24 3.8 Гіпертригліцеридемія 33 0 32 0.9 Підвищення активності лужної фосфатази 26 3.1 18 1.9 Підвищення активності ACT 24 2.2 16 0.6 Зниження концентрації бікарбонату 22 0.4 13 0 Гіпокальціємія 21 0,3 18 1.9 Підвищення активності АЛТ 21 1.8 16 0.6 1 ; небажані явища, що спостерігалися з такою ж або більшою частотою виникнення порівняно з групою хіміотерапії. 2 ; хіміотерапія: дакарбазин, темозоламід, карбоплатин з паклітакселом, паклітаксел або карбоплатин. 3 ;кожне порушення з боку лабораторного показника засноване на кількості пацієнтів, у яких були відомі вихідні дані та як мінімум одне виміряне під час дослідження значення: препарат Кітруда ® ;(від 320 до 325 пацієнтів) та хіміотерапія (від 154 до 161 пацієнтів); гіпертригліцеридемія: препарат Кітруда ® n=247 і хіміотерапія n=116; зниження концентрації бікарбонату: препарат Кітруда ® ;n=263 та хіміотерапія n=123. 4 ;градація згідно з класифікацією Національного інституту раку США (NCI-CTCAE, видання 4). Загалом профіль безпеки був схожий між усіма дозами та між пацієнтами, які раніше отримували або не отримували лікування іпілімумабом. Недрібноклітинний рак легені У таблиці 6 узагальнено небажані явища, які відзначалися, принаймні, у 10% пацієнтів з НМРЛ (раніше лікованих), які отримували терапію препаратом Кітруда ® у дослідженні KEYNOTE-010. Найпоширенішими небажаними явищами (що відзначалися принаймні у 20% пацієнтів) були зниження апетиту, задишка та нудота. Небажані явища, які відзначалися у раніше нелікованих пацієнтів з НМРЛ, які отримували препарат Кітруда ® у дослідженні KEYNOTE-024, були переважно зіставні з небажаними явищами, що спостерігалися у пацієнтів у дослідженні KEYNOTE-010. Таблиця 6. Окремі 1 ;небажані явища, що спостерігалися у >10% пацієнтів з НМРЛ, які отримували лікування препаратом Кітруда ® ;(KEYNOTE-010) ; Кітруда ® ; 2 мг/кг або 10 мг/кг кожні 3 тижні, n=682 Доцетаксел; 75 мг/м 2 ; кожні 3 тижні, n = 309 Небажане явище Усі ступеня тяжкості 2 , (%) 3-4 ступеня тяжкості, (%) Усі ступеня тяжкості 2 , (%) 3-4 ступеня тяжкості, (%) Порушення з боку обміну речовин та харчування Зниження апетиту 25 1.5 23 2.6 Порушення з боку шлунково-кишкового тракту Нудота 20 1.3 18 0.6 Запор 15 0.6 12 0.6 Блювота 13 0.9 10 0.6 Порушення з боку дихальної системи Задишка 23 3.7 20 2.6 Кашель 19 0.6 14 0 Порушення з боку скелетно-м'язової та сполучної тканини Артралгія 11 1 9 0.3 Біль у спині 11 1.5 8 0.3 Порушення з боку шкіри та підшкірних тканин Висип 3 17 0.4 8 0 Сверблячка 11 0 3 0.3 1 ; небажані явища, що спостерігалися з такою ж або більшою частотою виникнення порівняно з групою доцетакселу. 2 ; градація згідно з класифікацією Національного інституту раку США (NCI-CTCAE, видання 4). 3 ;включає терміни "висип", "еритематозний висип", "макульозний висип", "макуло-папульозний висип", "папульозний висип", "зудить висип". Таблиця 7. Окремі 1 ;порушення з боку лабораторних показників, що погіршилися від вихідного рівня, що спостерігалися у ≥20% пацієнтів з НМРЛ, які отримували лікування препаратом Кітруда ® ;(KEYNOTE-010) ; Кітруда ® ; 2 мг/кг або 10 мг/кг кожні 3 тижні Доцетаксел; 75 мг/м 2 кожні 3 тижні Лабораторний показник 2 Усі ступеня тяжкості 3 , (%) 3-4 ступеня тяжкості, (%) Усі ступеня тяжкості 3 , (%) 3-4 ступеня тяжкості, (%) Біохімічні показники Гіпонатріємія 32 8 27 2.9 Підвищення активності лужної фосфатази 28 3 10 0.7 Підвищення активності ACT 26 1.6 12 0.7 Підвищення активності АЛТ 22 2.7 9 0.4 1 ; небажані явища, що спостерігалися з такою ж або більшою частотою виникнення порівняно з групою доцетакселу. 2 ;кожне порушення з боку лабораторного показника засноване на кількості пацієнтів, у яких були відомі вихідні дані та як мінімум одне виміряне під час дослідження значення: препарат Кітруда ® ;(від 631 до 638 пацієнтів) та доцетаксел (від 274 до 277 пацієнтів). 3 ; градація згідно з класифікацією Національного інституту раку США (NCI-CTCAE, видання 4). Імуногенність У клінічних дослідженнях пацієнти отримували лікування пембролізумабом у наступних дозах: 2 мг/кг кожні 3 тижні, 200 мг кожні 3 тижні або 10 мг/кг кожні 2 чи 3 тижні; у 26 (2%) з 1289 пацієнтів результати тестування на антитіла до пембролізумабу були позитивними під час лікування Кітрудом . Не було жодних ознак зміни профілю фармакокінетики або профілю безпеки у зв'язку з розвитком антитіл до пембролізумабу.Взаємодія з лікарськими засобамиСпеціальних досліджень фармакокінетичної взаємодії препарату Кітруда® з іншими лікарськими препаратами не проводили. Оскільки пембролізумаб виводиться з кровообігу за рахунок катаболізму, не слід очікувати на метаболічну лікарську взаємодію. Слід уникати застосування системних кортикостероїдів або імуносупресантів до початку терапії препаратом Кітруда®, враховуючи їх можливий вплив на фармакодинамічну активність та ефективність препарату Кітруда®. Тим не менш, системні кортикостероїди або інші імуносупресанти можна використовувати після початку лікування пембролізумабом для терапії імуноопосередкованих небажаних реакцій (див. "Особливі вказівки").Спосіб застосування та дозиЛікування слід розпочинати та проводити під контролем кваліфікованих та досвідчених лікарів онкологів. Відбір пацієнтів Недрібноклітинний рак легені Для лікування НМРЛ препаратом Кітруда® пацієнти повинні відбиратися на підставі наявності позитивної експресії PD-L1. Доза Препарат Кітруда® слід вводити внутрішньовенно у вигляді інфузії протягом 30 хв кожні 3 тижні. Рекомендована доза препарату Кітруда® становить: 200 мг для пацієнтів з НМРЛ, які раніше не отримували терапію; 2 мг/кг для пацієнтів з меланомою, а також для пацієнтів з НМРЛ, які раніше отримували терапію. Лікування препаратом Кітруда® проводять до прогресування захворювання або розвитку неприйнятної токсичності. Спостерігалися атипові відповіді (тобто початкове короткочасне збільшення розміру пухлини або невеликі нові осередки протягом перших кількох місяців із подальшим зменшенням розміру пухлини). Рекомендується продовжити лікування клінічно стабільних пацієнтів із початковими ознаками прогресування захворювання до моменту підтвердження прогресування захворювання. Тимчасове або повне скасування лікування Рекомендації щодо тимчасової або повної відміни лікування препаратом Кітруда описані далі (див. також розділ "Особливі вказівки"). Застосування препарату Кітруда® слід тимчасово відмінити у разі виникнення наступних імунологічних небажаних реакцій, включаючи: пневмоніт - 2 (помірний) ступінь тяжкості (відповідно до класифікації Національного інституту раку США (NCI-СТСАЕ, видання 4)); коліт - 2 або 3 (помірна або важка) ступеня тяжкості; нефрит - 2 (помірний) ступінь тяжкості; ендокринопатії - 3 або 4 (важка або життєзагрозлива) ступеня тяжкості; гепатити, що супроводжуються: збільшенням активності ACT або АЛТ (від 3 до 5 разів вище ВГН) або концентрації ОБ (від 1.5 до 3 разів вище ВГН). Застосування препарату Кітруда® слід відновити у пацієнтів при ослабленні небажаних реакцій до 0-1 ступеня тяжкості. Застосування препарату Кітруда® слід відмінити в наступних випадках: у разі неможливості зниження дози кортикостероїдів ≤10 мг преднізону або аналога на добу протягом 12 тижнів; якщо токсичність, пов'язана з лікуванням, не знижується до 0-1 ступеня тяжкості протягом 12 тижнів після введення останньої дози Кітруду; у разі повторного розвитку будь-якого небажаного явища тяжкого ступеня; при небажаних реакціях, включаючи: небажані реакції 4 (життєзагрозливого) ступеня тяжкості, за винятком ендокринопатій, які покращуються до 2 ступеня тяжкості або нижче та контролюються за допомогою замісної терапії; імуноопосередковані пневмоніти 3 або 4 (тяжкого або життєзагрозного) ступеня тяжкості або рецидивні 2 (помірного) ступеня тяжкості; імуноопосередковані нефрити 3 або 4 (тяжкого або життєзагрозного) ступеня тяжкості; імуноопосередковані гепатити, що супроводжуються: збільшенням активності ACT або АЛТ (>5 разів вище ВГН) або концентрації ОБ (>3 рази вище ВГН); у пацієнтів з метастазами в печінку, які почали лікування з помірним (2) ступенем підвищення АЛТ або ACT, якщо підвищення АЛТ або ACT ≥50% щодо вихідних значень утримується ≥1 тижні; інфузійні реакції 3 або 4 (тяжкого або життєзагрозного) ступеня тяжкості. Особливі групи пацієнтів Не повідомлялося про відмінності в безпеці або ефективності між літніми пацієнтами (≥65 років) та молодшими пацієнтами (<65 років). Корекція дози у пацієнтів похилого віку не потрібна. Пацієнтам з легким або помірним ступенем ниркової недостатності корекція дози не потрібна. Лікування препаратом Кітруда® не вивчалося у пацієнтів з тяжким ступенем ниркової недостатності. Пацієнтам з легким ступенем печінкової недостатності; корекція дози не потрібна. Лікування препаратом Кітруда® не вивчалося у пацієнтів з помірним або тяжким ступенем печінкової недостатності. Ефективність та безпека препарату Кітруда® у дітей у віці до 18 років не встановлена. Дані відсутні. Є обмежені дані щодо безпеки та ефективності застосування препарату Кітруда® у пацієнтів з меланомою ока. Спосіб застосування Препарат Кітруда® слід вводити внутрішньовенно у вигляді інфузії протягом 30 хвилин. Інструкція з приготування та введення розчину для інфузії Приготування та введення Флакон з лікарським препаратом необхідно зберігати у захищеному від світла місці. Чи не заморожувати. Чи не струшувати. Необхідно довести температуру флакона з препаратом Кітруда до кімнатної температури. Флакон з препаратом, до розведення, може бути поза холодильником (при температурі не більше 25°С) протягом 24 год. Лікарські препарати для парентерального введення перед застосуванням повинні перевірятися візуально на наявність сторонніх частинок та зміну кольору розчину. Препарат Кітруда®; являє собою прозорий або опалесцентний розчин від безбарвного до світло-жовтого кольору. У разі наявності сторонніх частинок флакон із препаратом не можна використовувати. Необхідно набрати потрібний об'єм (до 4 мл, 100 мг) препарату Кітруда® і перенести в інфузійний мішок, що містить 0.9% розчин хлориду натрію або 5% розчин глюкози (декстрози), для приготування розведеного розчину з кінцевою концентрацією від 1 до 10 мл. Перемішувати розведений розчин, обережно перевертаючи інфузійний мішок. Приготовлений інфузійний розчин не заморожувати. Препарат не містить консервантів. Розведений препарат має бути використаний негайно. Якщо розведений розчин не використовується безпосередньо після приготування, його допускається зберігати при кімнатній температурі сумарно протягом 6 год. Розведений розчин допускається зберігати в холодильнику при температурі від 2 до 8°С, при цьому загальний час від приготування розведеного розчину до введення інфузії. не повинно перевищувати в сумі 24 год. Після вилучення з холодильника та перед використанням флакони та/або інфузійні мішки необхідно довести до кімнатної температури. Інфузійний розчин вводять внутрішньовенно протягом 30 хв через систему для внутрішньовенного введення з використанням стерильного, апірогенного, з низьким зв'язуванням білка фільтра з діаметром пор від 0.2 до 5 мкм, вбудованого або приєднується в інфузійну систему. Не слід вводити інші лікарські препарати через ту ж інфузійну систему, якою вводять препарат Кітруда®. Слід викинути будь-яку невикористану кількість препарату, що залишилася у флаконі.ПередозуванняІнформація про передозування препарату Кітруда відсутня. Максимальна доза для препарату Кітруда® не встановлена. У клінічних дослідженнях у пацієнтів, які отримували пембролізумаб у дозі до 10 мг/кг, профіль безпеки можна порівняти з таким у пацієнтів, які отримували пембролізумаб у дозі 2 мг/кг. У разі передозування необхідно проводити ретельний моніторинг пацієнтів щодо ознак та симптомів небажаних реакцій та призначити відповідне симптоматичне лікування.Запобіжні заходи та особливі вказівкиІмуноопосередковані небажані реакції У пацієнтів, які отримували препарат Кітруда, відзначалися імуноопосередковані небажані реакції. Більшість імуноопосередкованих небажаних реакцій, що спостерігалися в клінічних дослідженнях, були оборотними та контролювалися за допомогою тимчасової відміни прийому Кітруду®, застосування кортикостероїдів та/або симптоматичної терапії. Імуноопосередковані небажані реакції, що зачіпають більше однієї системи організму, можуть розвиватися одночасно. При підозрі на імуноопосередковані небажані реакції потрібно провести ретельну оцінку з метою підтвердити етіологію та виключити інші можливі причини. Грунтуючись на тяжкості небажаної реакції, необхідно тимчасово відмінити прийом препарату Кітруда® та призначити кортикостероїди (див. нижче). З моменту поліпшення до 1 ступеня тяжкості або менше розпочати поступове зменшення дози кортикостероїдів та продовжити поступове зниження протягом щонайменше 1 місяця. Згідно з обмеженими даними, отриманими у клінічних дослідженнях, у пацієнтів, у яких імуноопосередковані небажані реакції не піддавалися контролю за допомогою кортикостероїдів, може бути розглянута можливість призначення інших системних імуносупресантів. Відновлення прийому препарату Кітруда® можливе у випадку,якщо виразність небажаної реакції залишається 1 ступенем тяжкості або менше після поступового зменшення дози кортикостероїдів. При виникненні іншого епізоду небажаної реакції тяжкого ступеня необхідно повністю припинити застосування препарату Кітруда® (див. "Режим дозування" та "Побічна дія"). Імуноопосередкований пневмоніт У пацієнтів, які отримували препарат Кітруда, повідомлялося про випадки розвитку пневмоніту (включаючи випадки з летальним наслідком). Необхідно проводити активне спостереження за пацієнтами щодо ознак та симптомів пневмоніту. При підозрі на пневмоніт необхідно провести рентгенологічне дослідження, щоб уникнути інших причин. Терапію кортикостероїдами призначають при пневмоніті 2 ступеня тяжкості або вище (початкова доза 1-2 мг/кг/добу преднізону або аналога з наступним поступовим зменшенням дози). Тимчасово скасовують прийом препарату Кітруда®; при пневмоніті 2 (помірного) ступеня тяжкості і повністю скасовують прийом препарату Кітруда®; дозування"). Імуноопосередкований коліт У пацієнтів, які отримували препарат Кітруда, повідомлялося про випадки розвитку коліту (див. "Побічна дія"). Необхідно проводити активне спостереження за пацієнтами щодо ознак та симптомів коліту та виключити інші причини його розвитку. Терапію кортикостероїдам і призначають при 2 ступеня тяжкості або вище (початкова доза 1-2 мг/кг/сут преднізону або аналога з наступним поступовим зменшенням дози). Тимчасово скасовують прийом препарату Кітруда® ;при 2 (помірному) або 3 (важкому) ступені тяжкості коліту та прийом препарату Кітруда® ;повністю скасовують при коліті 4 (життєзагрозливого) ступеня тяжкості (див. "Режим дозування"). Імуноопосередкований гепатит У пацієнтів, які отримували препарат Кітруда®, повідомлялося про випадки розвитку гепатиту (див. Побічна дія). Необхідно проводити спостереження за пацієнтами щодо динаміки функціональних показників печінки (на початку лікування, періодично протягом терапії, а також на підставі клінічної оцінки) та симптомів гепатиту та виключити інші причини. Терапію кортикостероїдами призначають при гепатиті 2 ступеня тяжкості (початкова доза 0.5-1 мг/кг/добу преднізону (або аналогічна) з подальшим поступовим зменшенням дози) та при гепатиті 3 ступеня тяжкості або вище (1-2 мг/кг/добу преднізону (або аналогічна) з наступним поступовим зменшенням дози. Тимчасово або повністю скасовують прийом препарату Кітруда®; відповідно до рівня підвищення активності ферментів печінки (див. "Режим дозування"). Імуноопосередкований нефрит У пацієнтів, які отримували препарат Кітруда®, повідомлялося про випадки розвитку нефриту (див. Побічна дія). Необхідно проводити спостереження за пацієнтами щодо зміни функції нирок та виключити інші причини. Терапію кортикостероїдами призначають при розвитку небажаних явищ 2 ступеня тяжкості та вище (початкова доза 1-2 мг/кг/добу преднізону (або аналогічна) з наступним поступовим зменшенням дози). Тимчасово скасовують прийом препарату Кітруда®; у разі розвитку 2 (помірного) ступеня тяжкості нефриту і повністю скасовують прийом препарату Кітруда®; Імуноопосередковані ендокринопатії У пацієнтів, які отримували препарат Кітруда, повідомлялося про випадки розвитку гіпофізиту (див. "Побічна дія"). Необхідно проводити спостереження за пацієнтами щодо ознак та симптомів гіпофізиту (включаючи гіпопітуїтаризм та вторинну наднирникову недостатність) та виключити інші причини. У разі прояву вторинної надниркової недостатності призначають терапію кортикостероїдами або іншу замісну гормональну терапію відповідно до клінічної оцінки. Тимчасово скасовують прийом препарату Кітруда®; у випадку 2 (помірного) ступеня тяжкості гіпофізиту, повністю скасовують прийом препарату Кітруда®; У пацієнтів, які отримували препарат Кітруда®, повідомлялося про випадки розвитку цукрового діабету 1 типу,включаючи випадки розвитку діабетичного кетоацидозу. Необхідно проводити спостереження за пацієнтами щодо гіперглікемії або інших ознак та симптомів цукрового діабету. При цукровому діабеті 1 типу призначають інсулін, а у випадках тяжкої гіперглікемії прийом препарату Кітруда® тимчасово скасовують до досягнення контролю над метаболізмом. У пацієнтів, які отримували препарат Кітруда®, повідомлялося про порушення щитовидної залози, вони можуть розвинутися в будь-який момент часу протягом лікування. Виходячи з цього, потрібне спостереження за пацієнтами щодо зміни функції щитовидної залози (на початку лікування, періодично протягом терапії, а також на підставі клінічної оцінки) та клінічних ознак та симптомів порушень функції щитовидної залози. Лікування гіпотиреозу може здійснюватися за допомогою замісної терапії без переривання лікування та без застосування кортикостероїдів. При гіпертиреозі можливе симптоматичне лікування. Тимчасово або повністю скасовують прийом препарату Кітруда® при 3 (тяжкому) або 4 (життєзагрозному) ступені тяжкості гіпертиреозу (див. "Режим дозування").У пацієнтів з 3 (тяжким) або 4 (життєзагрозним) ступенем тяжкості ендокринопатії при поліпшенні до 2 ступеня тяжкості або нижче та контролем за допомогою замісної гормонотерапії може розглядатися продовження застосування препарату Кітруда®. Інші імуноопосередковані небажані реакції Наступні додаткові клінічно значущі імуноопосередковані небажані реакції відзначалися менш ніж у 1% пацієнтів (якщо не вказана інша частота), які отримували лікування препаратом Кітруда®; синдром Гійєна-Барре, панкреатит та тяжкі реакції з боку шкіри (1.4%). Про ці випадки імуноопосередкованих небажаних реакцій, деякі з яких були важкими, повідомлялося як під час клінічних досліджень, так і в післяреєстраційному періоді застосування препарату. Інфузійні реакції Тяжкі інфузійні реакції повідомлялися у 6 (0.2%) з 2799 пацієнтів, які отримували лікування препаратом Кітруда®; у клінічних дослідженнях KEYNOTE-001, KEYNOTE-002, KEYNOTE-006 та KEYNOTE-010. При тяжкому ступені інфузійної реакції необхідно перервати інфузію та повністю припинити прийом препарату Кітруда® (див. "Режим дозування"). У пацієнтів з легким або помірним ступенем тяжкості інфузійних реакцій може розглядатися можливість продовження прийому препарату Кітруда®; під ретельним наглядом лікаря-онколога; премедикацією за допомогою жарознижувальних та антигістамінних препаратів. Вплив на здатність до керування автотранспортом та управління механізмами Препарат Кітруда® може впливати на здатність керувати автомобілем і працювати з механізмами. Повідомлялося про втому після введення пембролізумабу (див. "Побічна дія").Умови відпустки з аптекЗа рецептомВідео на цю тему
2 969,00 грн
2 926,00 грн
Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему.
Склад, форма випуску та упаковкаКапсули - 1 капс. активна речовина: клодронат динатрію тетрагідрат 500,0 мг, що відповідає клодронату динатрію 400,0 мг; допоміжні речовини: лактози моногідрат 28,2 мг, гліцерил дипальмітостеарат подрібнений тип I (Precirol АТО 5) 10,8 мг; кремнію діоксид 1,0 мг; оболонка капсули тіло капсули: титану діоксид (Е 171) 2,0%, желатин до 100%; кришечка капсули: титану діоксид (Е 171) 0,6666%, індигокармін - FD&C Blue 2 (Е 132) 0,08%, барвник заліза оксид жовтий (Е 172) 0,55%, желатин до 100%. Капсули, 400мг. По 10 капсул у блістері з ПВХ/алюмінієва фольга або по 100 капсул у флаконі темного скла із пластиковою кришкою. По 1, 3, 6 або 10 блістерів або 1 флакон разом з інструкцією по застосуванню в картонній пачці. По 50, 100, 200, 400, 600 блістерів або по 10, 20, 40, 60, 80 або 100 флаконів у картонній коробці з інструкціями із застосування (для стаціонарів).Опис лікарської формиТверді желатинові капсули №1 з непрозорою зеленою кришечкою та непрозорим білим тілом з написом чорним чорнилом “SINDRONATE®” та "400 mg". Вміст капсул білий, частково гранульований порошок.Фармакотерапевтична групаКісткова резорбція інгібітор - бісфосфонат.ФармакокінетикаВсмоктування клодронової кислоти у шлунково-кишковому тракті (ЖКТ) відбувається швидко і становить приблизно 2%. Максимальна концентрація в сироватці після прийому внутрішньо однієї дози препарату досягається через 30 хвилин. Завдяки вираженій спорідненості клодронової кислоти до кальцію та інших двовалентних катіонів всмоктування клодронової кислоти значно знижується при прийомі препарату з їжею або лікарськими засобами, що містять двовалентні катіони. При прийомі клодронової кислоти внутрішньо за 1 годину до їжі відносна біодоступність становить 91%, за 30 хвилин - 69% відповідно (зниження біодоступності при цьому статистично не значуще). Істотні коливання в показниках всмоктування клодронової кислоти в ШКТ також спостерігаються як серед різних пацієнтів, так і в одного і того ж пацієнта.Незважаючи на значні коливання в показниках всмоктування в одного і того ж пацієнта, кількість клодронової кислоти, що отримується в ході тривалого лікування, залишається постійною. Об'єм розподілу – 20 л. Зв'язок з білками плазми низький - близько 30%. Виведення клодронової кислоти із сироватки крові характеризується двома фазами: фазою розподілу з періодом напіввиведення близько 2 годин та фазою елімінації, що протікає дуже повільно, оскільки клодронова кислота міцно зв'язується з кістковою тканиною. Клодронова кислота виводиться з організму переважно нирками. Близько 80% визначається сечі протягом декількох днів після прийому препарату. Клодронова кислота, пов'язана з кістковою тканиною, виводиться з організму повільніше. Нирковий кліренс становить приблизно 75% плазмового кліренсу. Оскільки клодронова кислота міцно зв'язується з кістковою тканиною, явний зв'язок між концентраціями клодронової кислоти в плазмі крові та терапевтичним ефектом або побічними реакціями препарату відсутній. Фармакокінетичний профіль препарату не залежить від віку, метаболізму препарату або функціональних порушень, за винятком ниркової недостатності, що викликає зниження ниркового кліренсу клодронової кислоти.ФармакодинамікаКлодронова кислота належить до групи бісфосфонатів та є аналогом природного пірофосфату. Дія бісфосфонатів заснована на високій спорідненості з мінеральними компонентами кісткової тканини. Основним механізмом дії клодронової кислоти є придушення активності остеокластів та зменшення опосередкованої ними резорбції кісткової тканини. Здатність клодронової кислоти пригнічувати резорбцію кісткової тканини у людей була підтверджена в процесі гістологічних, кінетичних та біохімічних досліджень. Проте точні механізми цього процесу остаточно не вивчені. Клодронова кислота пригнічує активність остеокластів, зменшуючи концентрацію кальцію в сироватці крові, а також виділення кальцію та гідроксипроліну із сечею. In vitro бісфосфонати гальмують преципітацію фосфату кальцію, блокують його трансформації в гідроксіапатит, затримують агрегацію кристалів апатитів у великі кристали і уповільнюють розчинення цих кристалів. При використанні клодронової кислоти в монотерапії в дозах, достатніх для пригнічення резорбції кісткової тканини, впливу на нормальну мінералізацію кістки у людини не спостерігалося. У хворих на рак молочної залози та множинною мієломою відзначалося зниження ймовірності переломів кісток. Клодронова кислота знижує частоту розвитку метастазів у кістки при первинному раку молочної залози. У хворих на операбельний рак молочної залози для профілактики метастазів у кістці також відзначалося зниження смертності.Показання до застосуванняОстеолітичні метастази злоякісних пухлин у кістки та мієломна хвороба (множинна мієлома); профілактика розвитку кісткових метастазів первинного раку молочної залози; гіперкальціємія, зумовлена злоякісними пухлинамиПротипоказання до застосуванняПідвищена чутливість до клодронової кислоти, інших бісфосфонатів або будь-яких інших компонентів, що входять до складу препарату; вагітність та період годування груддю; супутня терапія іншими бісфосфонат; дитячий вік (у зв'язку з відсутністю клінічного досвіду). З обережністю: Хронічна ниркова недостатність; недостатність лактази, непереносимість лактози, глюкозо-галактозна мальабсорбція (до складу препарату входить лактоза).Побічна діяНайчастіше, приблизно в 10% пацієнтів, спостерігаються такі побічні реакції як нудота, блювання, діарея; ці реакції проявляються зазвичай у легкій формі та виникають найчастіше при використанні препарату у високих дозах. З боку ендокринної системи: підвищення концентрації паратиреоїдного гормону у сироватці (зазвичай у поєднанні з гіпокальціємією). З боку дихальної системи: дуже рідко – у пацієнтів із бронхіальною астмою, з підвищеною чутливістю до ацетилсаліцилової кислоти в анамнезі спостерігались порушення функції дихання, бронхоспазм. З боку системи травлення: часто - нудота, блювання та діарея зазвичай у легкій формі. З боку шкіри та шкірних придатків: рідко – шкірні реакції, що за клінічною картиною відповідають алергічним реакціям (свербіж, кропив'янка, ексфоліативний дерматит). З боку сечовидільної системи: рідко – порушення функції нирок (підвищення вмісту креатиніну у сироватці та протеїнурія), тяжка ниркова недостатність. З боку лабораторних показників: часто – безсимптомна гіпокальціємія; рідко – гіпокальціємія, що супроводжується клінічними проявами. Підвищення рівня лужної фосфатази, амінотрансфераз та лактатдегідрогенази у сироватці крові. У пацієнтів з метастазами рівень лужної фосфатази також може підвищуватися через наявність метастазів у печінці та кістках.Взаємодія з лікарськими засобамиЄ дані про зв'язок між прийомом клодронової кислоти та порушенням функції нирок при одночасному призначенні нестероїдних протизапальних засобів, найчастіше диклофенаку. Внаслідок великої ймовірності розвитку гіпокальціємії, слід дотримуватися обережності при призначенні клодронової кислоти разом з аміноглікозидами. Повідомлялося, що одночасний прийом естрамустину разом з клодроновою кислотою призводить до збільшення концентрації естрамустину в сироватці крові до 80%. Клодронова кислота утворює з двовалентними катіонами (кальцію, заліза та ін) погано розчинні комплекси, тому одночасний прийом харчових продуктів або ліків, що містять дані катіони (наприклад, антацидами або препаратами заліза), веде до значного зниження біодоступності клодронової кислоти.Спосіб застосування та дозиВсередину. Капсули по 400 мг слід ковтати, не розжовуючи. Добову дозу 1600 мг рекомендується приймати одноразово вранці натще, запиваючи склянкою води. Після прийому препарату хворий повинен протягом години утримуватися від їжі, пиття (за винятком звичайної води) та прийому інших лікарських засобів. При перевищенні добової дози 1600 мг приймають у два прийоми. Першу дозу слід прийняти, як рекомендовано вище. Другу дозу слід прийняти в проміжку між їдою, через дві години після або за годину до їжі, пиття (крім звичайної води) або прийому внутрішньо інших лікарських засобів. Клодронову кислоту не можна приймати з молоком, їжею, а також із препаратами, що містять кальцій або інші двовалентні катіони, оскільки всі вони порушують всмоктування клодронової кислоти. Гіперкальціємія, зумовлена злоякісними новоутвореннями При неможливості внутрішньовенного введення препарату клодронову кислоту призначається внутрішньо у початковій дозі 2400-3200 мг щоденно. При зниженні вмісту кальцію у крові до нормального рівня дозу поступово зменшують до 1600 мг. Профілактика розвитку кісткових метастазів первинного раку молочної залози. По 1600 мг щодня внутрішньо. Остеолітичні зміни кісток, зумовлені злоякісними пухлинами без гіперкальціємії Дозування у кожному разі визначається індивідуально. Початкова доза, що рекомендується, становить 1600 мг на добу. За клінічними показаннями вона може бути збільшена максимально до 3200 мг на добу. Хворі з нирковою недостатністю Клодронову кислоту в дозах, що перевищують 1600 мг на добу, не слід приймати протягом тривалого періоду часу.ПередозуванняСимптоми: гіперкреатинінемія; порушення функції нирок. У разі передозування слід проводити симптоматичне лікування. Необхідно забезпечити хворому надходження достатньої кількості рідини, а також контролювати функцію нирок та вміст кальцію у сироватці крові.Запобіжні заходи та особливі вказівкиДо та під час лікування слід забезпечити достатнє надходження рідини хворому, а також контролювати функцію нирок та концентрацію кальцію у сироватці крові.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
6 269,00 грн
248,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептом. . .
72 714,00 грн
72 666,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. діюча речовина: кобіметініб – 20,00 мг (у вигляді кобіметинібу геміфумарату – 22,20 мг); допоміжні речовини: целюлоза мікрокристалічна – 54,72 мг; лактози моногідрат – 36,48 мг, кроскармеллозу натрію – 4,80 мг, магнію стеарат – 1,80 мг; плівкова оболонка1: полівініловий спирт – 1,92 мг, титану діоксид (Е171) – 1,20 мг, макрогол 2 – 0,97 мг, тальк – 0,71 мг. 1 Допускається використання комерційно доступної суміші для нанесення плівкової оболонки ідентичного складу (наприклад, Opadry II White 85F18422). 2 Синонім - поліетиленгліколь, PEG 3350. Пігулки, покриті плівковою оболонкою, 20 мг. По 21 таблетці в блістер із дуплексу (ПВХ/ПВДХ) та фольги алюмінієвої. 3 блістери разом з інструкцією із застосування поміщають у картонну пачку. З метою контролю першого розкриття на упаковку наноситься голографічна захисна наклейка.Опис лікарської формиКруглі, двоопуклі таблетки, покриті плівковою оболонкою, білого кольору; на одному боці таблетки гравіювання "СОВ".Фармакотерапевтична групаПротипухлинний засіб - протеїнтирозинкінази інгібітор.ФармакокінетикаВсмоктування При прийомі кобіметинібу в дозі 60 мг у пацієнтів з онкологічними захворюваннями відзначається помірна швидкість всмоктування з медіаною часу до досягнення максимальної концентрації у плазмі (Тmах) 2.4 години. Середні показники Сmах у рівноважному стані та площі під кривою "концентрація-час" (AUC0-24) становлять 273 нг/мл і 4340 нг*ч/мл відповідно. Середнє значення коефіцієнта накопичення у рівноважному стані становить приблизно 2,4. Кобіметініб має лінійну фармакокінетику в діапазоні доз приблизно від 3,5 мг до 100 мг. Абсолютна біодоступність кобіметинібу у здорових осіб становить 45,9%. У здорових осіб було показано, що кобіметініб інтенсивно метаболізується та виводиться через кишечник. Ступінь всмоктування становить приблизно 88%, що вказує на високий рівень всмоктування та пресистемний метаболізм. Фармакокінетика кобіметинібу не змінюється при прийомі препарату з їжею (у тому числі і з високим вмістом жирів) у порівнянні з прийомом натще у здорових осіб. Оскільки їжа не впливає на фармакокінетику кобіметинібу, препарат можна приймати незалежно від їди. Розподіл Зв'язування кобіметинібу з білками плазми in vitro становить 94,8%. При цьому не спостерігається переважне зв'язування з еритроцитами людини (співвідношення кров-плазма 0,93). Об'єм розподілу у здорових осіб, які отримали дозу 2 мг внутрішньовенно, становить 1050 л. За даними популяційного фармакокінетичного аналізу обсяг розподілу в онкологічних хворих становить 806 л. Метаболізм Співвідношення кобіметінібу та його метаболітів було вивчено під час дослідження масового балансу у здорових осіб. У середньому 94% дози відновлюється протягом 17 днів. Кобіметініб інтенсивно метаболізується та виводиться через кишечник; при цьому не відзначається переважання жодного метаболіту. Основні шляхи метаболізму кобіметинібу – окислення за допомогою ізоферменту CYP3A та глюкуронування за допомогою ізоферменту UGT2B7. Кобіметініб є основною речовиною, що виявляється у плазмі крові. Частка окислених метаболітів у плазмі становить не більше 10% від загальної кількості циркулюючої радіоактивності, при цьому специфічних для людини метаболітів не виявлено. Частка незміненого препарату в калі та сечі становить 6,6% та 1,6% від введеної дози, відповідно, що вказує на те, що кобіметиніб переважно піддається метаболізму та у незначній кількості виводиться нирками. Виведення Після внутрішньовенного введення кобіметинібу в дозі 2 мг середній кліренс становить 10,7 л/год. Середній кліренс у онкологічних хворих після прийому кобіметинібу в дозі 60 мг становить 13,8 л/год. Середній період напіввиведення кобіметинібу становить 43,6 годин (діапазон від 23,1 до 69,6 годин). Фармакокінетика у спеціальних груп пацієнтів За даними популяційного фармакокінетичного аналізу стать, раса, етнічна приналежність, вихідна оцінка ECOG, а також легке та помірне порушення функції нирок не впливають на фармакокінетику кобіметинібу. Статистично значущими коваріантами для кліренсу та обсягу розподілу кобіметинібу є вік та маса тіла відповідно. Однак згідно з результатами аналізу чутливості жодна з цих коваріантів не надає клінічно значущого впливу на експозицію в рівноважному стані. Підлога За даними популяційного фармакокінетичного аналізу підлога не впливає на експозицію кобіметінібу. Особи похилого віку За даними популяційного фармакокінетичного аналізу вік не впливає на експозицію кобіметінібу. Пацієнти з порушенням функції нирок За даними доклінічних досліджень та досліджень масового балансу, кобіметініб переважно піддається метаболізму з мінімальним виведенням нирками. Спеціальні дослідження фармакокінетики кобіметинібу у пацієнтів із порушенням функції нирок не проводились. Згідно з результатами популяційного фармакокінетичного аналізу даних у пацієнтів з легким та помірним порушенням функції нирок, а також у пацієнтів з нормальною функцією нирок (кліренс креатиніну (КК) >90 мл/хв) КК не має значного впливу на експозицію кобіметинібу. За даними популяційного фармакокінетичного аналізу, порушення функції нирок легкого та середнього ступеня тяжкості не впливає на експозицію кобіметинібу. Недостатньо даних для визначення необхідності корекції дози у пацієнтів з тяжким порушенням функції нирок. Пацієнти з порушенням функції печінки Фармакокінетика кобіметинібу не була вивчена у хворих з тяжким та середнім ступенем печінкової недостатності.ФармакодинамікаМеханізм дії Шлях мітоген-активованої протеїнкінази МАРК (Mitogen-Activated Protein Kinase) / позаклітинний сигнал-регульованої кінази ERK (Extracellular signal Regulated Kinase) є основним шляхом передачі сигналу, який регулює проліферацію клітин, клітинний цикл, виживання клітин, ангіоген. Препарат Котеллік – пероральний високоселективний алостеричний інгібітор кіназ МЕК1/2 (MAPK/ERK Kinase). У біохімічних та цитологічних дослідженнях кобіметиніб продемонстрував високу інгібуючу здатність, а також активність щодо широкого спектру пухлин in vivo на моделях ксенотрансплантату пухлин, включаючи пухлини, що несуть мутації BRAF та KRAS. У біохімічних та структурних дослідженнях було показано взаємодію кобіметинібу з МЕК, з незначною чутливістю до динамічних конформаційних змін, що спостерігаються під час переходу МЕК у фосфорильовану форму. Як результат, кобіметініб зберігає зв'язувальну здатність та інгібуючу активність при фосфорилуванні МЕК. Кобіметініб показав найвищу активність щодо ліній пухлинних клітин та пухлин з високими рівнями фосфорилювання МЕК, що часто спостерігається в пухлинах з мутаціями BRAF. У доклінічних дослідженнях обробка кобіметинібом МАРК-дисрегульованих пухлинних клітин та пухлин призводить до фосфорилування кіназ ERK1/2, єдиних відомих субстратів МЕК 1/2. Передача сигналу по МАРК-шляху залежить від активності кіназ ERK1/2, які фосфорилують білкові мішені в цитоплазмі та ядрі, що в свою чергу індукують прогресування клітинного циклу, проліферацію клітин, виживання та міграцію клітин. Таким чином, кобіметініб протидіє промітогенної та онкогенної активності, що індукується через МАРК-шлях, за рахунок інгібування МЕК 1/2. Комбінація вемурафенібу та препарату Котеллік інгібує реактивацію МАРК-шляху через МЕК 1/2 за рахунок одночасного впливу на BRAF та МЕК, призводячи до більш вираженого придушення передачі сигналів, апоптозу більшої кількості пухлинних клітин та посилення пухлинних відповідей у доклінічних моделях порівняно з монотерапією. Доклінічні дані щодо безпеки Канцерогенність Дослідження канцерогенності кобіметинібу не проводилися. Мутагенність Стандартні дослідження генотоксичності дали негативні наслідки. Інше Подовження інтервалу QT В умовах in vitro кобіметініб викликає помірно виражене інгібування іонного hERG-каналу (концентрація, необхідна для інгібування hERG-каналу (IC50) = 0,5 мкМ [266 нг/мл]), що приблизно в 18 разів більше, ніж максимальна концентрація у плазмі крові (Сmах) при застосуванні в дозі 60 мг (Сmах незв'язаного препарату = 14 нг/мл [0,03 мкМ]). IC50 вемурафенібу для hERG (0,6 мкМ) у комбінації з 0,3 мкМ кобіметинібу була приблизно в 2 рази нижчою, ніж раніше визначена IC50 при монотерапії вемурафенібом. При лікуванні пацієнтів препаратом Котеллік у комбінації з вемурафенібом не спостерігалося додаткового клінічного впливу на подовження інтервалу QT. За даними доклінічних досліджень (результатів стандартних фармакологічних досліджень з безпеки, досліджень токсичності при багаторазовому застосуванні та генотоксичності) специфічних ризиків для людини не виявлено.Показання до застосуванняНеоперабельна або метастатична меланома з BRAF V600 мутацією у дорослих пацієнтів у поєднанні з вемурафенібом.Протипоказання до застосуванняПідвищена чутливість до кобіметинібу та інших компонентів препарату. Вагітність та період грудного вигодовування. Дитячий вік до 18 років (ефективність та безпека застосування не встановлені). Одночасний прийом з потужними та помірними індукторами ізоферменту CYP3A та потужними інгібіторами ізоферменту CYP3A. Тяжкий ступінь ниркової недостатності. Тяжкий і середній ступінь печінкової недостатності. З обережністю: Одночасний прийом із помірними інгібіторами ізоферменту CYP3A. Недостатність лактази, непереносимість лактози, глюкозо-галактозна мальабсорбція.Вагітність та лактаціяВагітність Відсутні дані щодо застосування препарату Котеллік у вагітних жінок. Доклінічні дослідження показали, що у тварин кобіметініб призводить до загибелі ембріонів і спричиняє вади розвитку магістральних судин та черепа у плода при клінічно значущих експозиціях (приблизно в 0,9-1,4 рази, що перевищують клінічну експозицію AUC у плазмі крові людини). Контрацепція у жінок та чоловіків Необхідно використовувати два ефективні методи контрацепції під час лікування препаратом Котеллік та протягом як мінімум трьох місяців після припинення лікування. Період грудного вигодовування Невідомо, чи виділяється кобіметініб із грудним молоком. Не можна виключити ризик для немовлят/грудних дітей. Рішення про рекомендацію грудного вигодовування або призначення препарату Котеллік повинне прийматися залежно від необхідності лікування препаратом для матері. Фертильність Вплив кобіметинібу на фертильність у людини невідомий. Спеціальні доклінічні дослідження щодо вивчення можливого негативного впливу препарату Котеллік на фертильність не проводились. У токсикологічних дослідженнях у тварин при багаторазовому застосуванні препарату спостерігалися дегенеративні зміни в репродуктивних тканинах, у тому числі підвищення рівня апоптозу/некрозу жовтих тіл та насіннєвих бульбашок, епітеліальних клітин придатка яєчка та піхви, а також епітеліальних клітин придатка яєчка.Побічна діяКлінічні дослідження У пацієнтів з пізніми стадіями меланоми з BRAF V600 мутацією при застосуванні препарату Котеллік у комбінації з вемурафенібом медіана часу до появи перших небажаних явищ ≥3 ступеня становила 0.5 місяців. Для опису частоти небажаних реакцій використовується така класифікація: дуже часто (≥10%), часто (≥1% та Нижче представлені небажані реакції (всіх ступенів), зареєстровані при застосуванні препарату Котеллік у комбінації з вемурафенібом. Порушення з боку крові та лімфатичної системи: дуже часто – анемія. Порушення з боку органу зору: дуже часто – серозна ретинопатія (включаючи явища хоріоретинопатії та відшарування сітківки, як показник серозної ретинопатії); часто – зниження гостроти зору, розлад зору. Порушення з боку шлунково-кишкового тракту: дуже часто – діарея, нудота, блювання, стоматит. Загальні розлади та порушення у місці введення: дуже часто – пірексія, часто – озноб. Порушення з боку обміну речовин та харчування: часто – зневоднення, гіпофосфатемія, гіпонатріємія, гіперглікемія. Доброякісні, злоякісні та неуточнені новоутворення (включаючи кісти та поліпи): часто – базальноклітинний рак, шкірна плоскоклітинна карцинома*, кератоакантома*. Порушення з боку шкіри та підшкірних тканин: дуже часто – фоточутливість (включає реакції фоточутливості, сонячні опіки, сонячний дерматит, актинічний еластоз), висипання, макуло-папульозний висип, акнеіформний дерматит, гіперкератоз*. Порушення з боку судин: дуже часто – підвищення артеріального тиску, кровотеча**. Порушення з боку дихальної системи, органів грудної клітки та середостіння: часто – пневмоніт. Лабораторні та інструментальні дані: дуже часто - підвищення активності креатинфосфокінази (КФК), підвищення активності аланінамінотрансферази (АЛТ), підвищення активності аспартатамінотрансферази (ACT), підвищення активності гаммаглутамілтранспептидази, підвищення активності лужної фосфатази (ЩФ), гіпоциаль концентрації креатиніну, лімфопенії, тромбоцитопенії; часто – зниження фракції викиду, підвищення концентрації білірубіну. * Див. підрозділ "Кожна плоскоклітинна карцинома, кератоакантома та гіперкератоз". **Див. підрозділ "Кровотеча". Додаткова інформація щодо окремих небажаних реакцій Кровотеча Явлення кровотечі (всіх видів та ступенів тяжкості) частіше реєстрували при застосуванні препарату Котеллік у комбінації з вемурафенібом порівняно з контрольною групою, яка отримувала монотерапію вемурафенібом (10% порівняно з 6%). При застосуванні препарату Котеллік у комбінації з вемурафенібом спостерігалася більш висока частота внутрішньомозкових крововиливів (1% порівняно з 0%), кровотеч із шлунково-кишкового тракту (ЖКТ) (3% порівняно з 1%), кровотеч із органів репродуктивної системи (2 % порівняно з 1%) та гематурії (2% порівняно з 1%). Більшість явищ відносилися до 1 або 2 ступеня та були несерйозними (9% порівняно з 5%). Явища 3-5 ступеня розвинулися у 1% та 0,4% пацієнтів відповідно. При застосуванні препарату Котеллік у комбінації з вемурафенібом медіана часу до першої появи небажаного явища становила 2,8 місяці (діапазон від 0 до 12,7 місяців). Фоточутливість Реакції фоточутливості спостерігалися з більш високою частотою при застосуванні препарату Котеллік у комбінації з вемурафенібом порівняно з контрольною групою, яка отримувала монотерапію вемурафенібом (41% порівняно з 31%). Більшість явищ були 1 або 2 ступеня, а явища ≥3 ступеня виникали у 3% пацієнтів при застосуванні препарату Котеллік у комбінації з вемурафенібом та не спостерігалися у контрольній групі (0%). Не спостерігалося жодних закономірностей за часом до появи явищ ≥3 ступеня. При виникненні явищ фоточутливості ≥3 ступеня у пацієнтів, які отримували Котеллік у комбінації з вемурафенібом, проводили переважно місцеву терапію у поєднанні з перериванням терапії обома препаратами. Під час проведення монотерапії кобіметинібом не спостерігалося ознак фототоксичності. Шкірна плоскоклітинна карцинома, кератоакантома та гіперкератоз При застосуванні препарату Котеллік у комбінації з вемурафенібом у порівнянні з контрольною групою, що отримувала монотерапію вемурафенібом, рідше реєстрували наступні небажані явища: шкірну плоскоклітинну карциному (всіх ступенів: 3% порівняно з 11%), кератоакантому (всіх 1 8%), гіперкератоз (всіх ступенів: 10% порівняно з 29%). Серозна ретинопатія У пацієнтів, які отримували препарат Котеллік, спостерігалися випадки серозної ретинопатії. Пацієнтам, у яких вперше виникли чи посилилися порушення зору, рекомендовано пройти офтальмологічний обстеження. Ведення пацієнтів із серозною ретинопатією включає переривання лікування, зниження дози або припинення терапії. Оклюзія вен сітківки відзначалася в одного пацієнта в кожній із груп терапії (у групі застосування препарату Котеллік у комбінації з вемурафенібом та в контрольній групі, яка отримувала монотерапію вемурафенібом). Дисфункція лівого шлуночка У пацієнтів, які отримували Котеллік, відзначалося зниження фракції викиду лівого шлуночка (ФВЛШ) щодо вихідного показника. ФВЛШ необхідно оцінювати перед початком лікування для визначення вихідних значень, потім через місяць лікування і щонайменше кожні 3 місяці або за клінічними показаннями до припинення лікування. Ведення пацієнтів зі зниженням ФВЛШ щодо вихідного рівня включає переривання лікування, зниження дози або припинення терапії. Відхилення лабораторних показників Відхилення лабораторних показників функції печінки У пацієнтів, які отримували Котеллік у комбінації з вемурафенібом, відзначалися відхилення лабораторних показників функції печінки, особливо АЛТ, ACT, ЛФ. Лабораторні показники функції печінки необхідно оцінювати перед початком комбінованого лікування щомісяця під час лікування або частіше (за наявності клінічних показань). Підвищення активності КФК Безсимптомне підвищення активності КФК крові частіше зустрічалося при застосуванні препарату Котеллік у комбінації з вемурафенібом у порівнянні з контрольною групою, яка отримувала монотерапію вемурафенібом (всіх ступенів: 65% порівняно з 13%; 3-4 ступеня: 11% порівняно зВзаємодія з лікарськими засобамиВплив супутніх лікарських препаратів на кобіметініб Інгібітори ізоферменту CYP3A Кобіметініб метаболізується за участю ізоферменту CYP3A. У здорових осіб у присутності потужного інгібітора ізоферменту CYP3A (ітраконозолу) AUC кобіметинібу збільшується приблизно в 7 разів. Існує ймовірність, що магнітуда взаємодії буде нижчою. Потужні інгібітори ізоферменту CYP3A Слід уникати одночасного застосування потужних інгібіторів ізоферменту CYP3A під час лікування кобіметинібом. Приклади потужних інгібіторів ізоферменту CYP3A включають, але не обмежуються ритонавіром, кобіцистатом, тіломпревіром, лопінавіром, ітраконазолом, вориконазолом, кларитроміцином, телитроміцином, позаконазолом, нефазодоном і грейпфрутовим. Якщо одночасного застосування з сильним інгібітором ізоферменту CYP3A не можна уникнути, слід ретельно стежити за безпекою пацієнтів. У разі короткочасного (≤7 днів) застосування потужних інгібіторів ізоферменту CYP3A слід розглянути можливість припинення лікування кобіметинібом під час застосування такого інгібітору. Помірні інгібітори ізоферменту CYP3A Слід бути обережними при застосуванні кобіметинібу одночасно з помірними інгібіторами ізоферменту CYP3A. Приклади помірних інгібіторів ізоферменту CYP3A включають, але не обмежуються аміодароном, еритроміцином, флуконазолом, міконазолом, дилтіаземом, верапамілом, делавірдіном, ампренавіром, фосампренавіром, іматинібом. При одночасному застосуванні кобіметинібу з помірним інгібітором ізоферменту CYP3A слід ретельно стежити за безпекою пацієнтів. Слабкі інгібітори ізоферменту CYP3A Кобіметініб можна застосовувати одночасно із слабкими інгібіторами ізоферменту CYP3A без корекції дози. Індуктори ізоферменту CYP3A Одночасне застосування кобіметинібу з потужним індуктором ізоферменту CYP3A не оцінювалося в ході клінічного дослідження, проте можливе зниження експозиції кобіметинібу. Таким чином, одночасного застосування помірних та потужних індукторів ізоферменту CYP3A (наприклад, карбамазепін, рифампіцин, фенітоїн та звіробій продірявлений) слід уникати. Необхідно розглянути можливість застосування препаратів з відсутньою або мінімальною індукцією ізоферменту CYP3A як альтернативу. Ефективність може бути знижена, оскільки існує ймовірність значного зменшення концентрації кобіметинібу при одночасному застосуванні з помірними та потужними індукторами ізоферменту CYP3A. Інгібітори Р-глікопротеїну Кобіметініб є субстратом Р-глікопротеїну. При одночасному застосуванні з інгібіторами Р-глікопротеїну, такими як циклоспорин і верапаміл, існує можливість підвищення концентрації кобіметинібу в плазмі крові. Препарати, що знижують кислотність Одночасне застосування інгібітору протонного насоса не впливає на фармакокінетику кобіметінібу. Для визначення впливу підвищення pH шлунка кобіметініб призначали здоровим особам разом із рабепразолом (інгібітором протонного насоса). При цьому підвищення pH шлунка не впливало на всмоктування кобіметінібу. Вплив кобіметинібу на супутні лікарські препарати Субстрати ізоферментів CYP3A та CYP2D6 Клінічне дослідження лікарських взаємодій у пацієнтів з онкологічним захворюванням показало, що у присутності кобіметинібу концентрації мідазоламу (чутливого субстрату CYP3A) та декстрометорфану (чутливого субстрату CYP2D6) у плазмі крові не змінювалися. Субстрати ізоферменту CYP1A2 Кобіметиніб є потенційним індуктором ізоферменту CYP1А2 in vitro, таким чином, можливе зниження експозиції субстратів даного ферменту, наприклад, теофіліну. Клінічних досліджень лікарських взаємодій з оцінки клінічної значимості даного явища не проводилося. Субстрати BCRP (breast cancer resistance protein – білок стійкості раку молочної залози) Кобіметініб є помірним інгібітором BCRP in vitro. Клінічних досліджень лікарських взаємодій для оцінки цього явища не проводилося. Клінічна значимість інгібування інтестинального BCRP може бути виключена. Інші протипухлинні препарати Вемурафеніб У пацієнтів з неоперабельною або метастатичною меланомою не відзначено клінічно значущих лікарських взаємодій між препаратом Котеллік та вемурафенібом, таким чином корекція дози не рекомендується. Вплив кобіметинібу на транспортні системи лікарських препаратів У дослідженнях in vitro показано, що кобіметініб не є субстратом транспортних білків ОАТР1В1, ОАТР1В3 та ОСТ1, будучи слабким інгібітором цих транспортних білків. Клінічна значимість цих даних встановлено.Спосіб застосування та дозиЛікування препаратом Котеллік повинен починати та контролювати лікар, який має досвід лікування пацієнтів з онкологічними захворюваннями. Перед застосуванням Котелліку в комбінації з вемурафенібом повинен бути проведений валідований тест на наявність мутації BRAF V600. При застосуванні препарату Котеллік у комбінації з вемурафенібом див. також інструкцію з медичного застосування вемурафенібу. Стандартний режим дозування Рекомендована доза Котелліку становить 60 мг (три таблетки по 20 мг) внутрішньо, один раз на добу. Препарат Котеллік слід приймати 28-денними циклами. Кожна доза препарату Котеллік складається з трьох таблеток по 20 мг (60 мг), і її слід приймати один раз на добу протягом 21 дня (період лікування з 1 по 21 день) з наступною 7-денною перервою в лікуванні препаратом Котеллік (перерва в лікування з 22 по 28 день). Кожну дозу (три таблетки по 20 мг на один прийом) можна приймати незалежно від їди. Таблетки препарату Котеллік слід ковтати повністю, запиваючи водою. Тривалість лікування Лікування препаратом Котеллік слід продовжувати доти, доки зберігається користь для пацієнта або до розвитку непереносимої токсичності. Затримка прийому або пропущені дози Якщо до прийому наступної дози залишилося 12 і більше годин, слід прийняти препарат Котеллік з метою збереження схеми лікування з прийомом один раз на добу. Якщо до прийому наступної дози залишилося менше 12 годин, лікування слід продовжити наступного дня згідно з призначеною схемою. Блювота У разі виникнення блювоти після прийому препарату Котеллік не слід приймати додаткову дозу препарату того ж дня, а слід продовжити лікування згідно з призначеною схемою наступного дня. Зміна дози Зміна дози препарату Котеллік має ґрунтуватися на оцінці лікарем безпеки та переносимості препарату у конкретного пацієнта. Якщо пропуск дози пов'язаний з появою токсичності, пропущені дози не слід відновлювати. Після зниження дози препарату не слід знову підвищувати дозу. Зміна дози Котелліку не залежить від зміни дози вемурафенібу. Рішення про зменшення дози одного або обох препаратів має ґрунтуватися на клінічній оцінці. У таблиці 1 наведено загальні рекомендації щодо зміни дози препарату Котеллік. Таблиця 1. Загальні рекомендації щодо зниження дози препарату Котеллік. Ступінь тяжкості небажаних явищ* Рекомендована доза препарату Котеллік Ступінь 1 або ступінь 2 (перенесена) Без зниження дози. Ступінь 2 (нестерпний) або ступінь 3/4 1 прояв Переривання лікування до ≤1 ступеня тяжкості небажаних явищ, відновлення терапії у дозі 40 мг один раз на добу 2 прояв Переривання лікування до ≤1 ступеня тяжкості небажаних явищ, відновлення терапії у дозі 20 мг один раз на добу 3 прояв Розглянути припинення лікування * Ступінь тяжкості небажаних явищ відповідно до Загальних критеріїв токсичності небажаних явищ Національного інституту раку США, версія 4,0 Зміна дози у разі розвитку окремих небажаних реакцій Дисфункція лівого шлуночка Слід розглянути необхідність повного припинення лікування Котелліком, якщо симптоми з боку серця пов'язані з лікуванням даним препаратом і в тому випадку, якщо не відбулося поліпшення після тимчасового переривання лікування. Таблиця 2. Зміна дози препарату Котеллік у пацієнтів із зниженням фракції викиду лівого шлуночка (ФВЛШ) порівняно з вихідним показником. Пацієнт Показник ФВЛШ Рекомендована зміна дози препарату Котеллік Показник ФВЛШ після перерви у лікуванні Рекомендована добова доза препарату Котеллік Без симптомів ≥50% (або 40-49% та зниження <10% абсолютного показника від вихідного рівня) Продовжити лікування у поточній дозі - - <40% (або 40-49% та зниження ≥ 10% абсолютного показника від вихідного рівня) Переривання лікування на 2 тижні зниження <10% абсолютного показника від вихідного рівня 1 поява: 40 мг 2 поява: 20 мг 3 поява: повне скасування <40% (або зниження ≥10% абсолютного показника від вихідного рівня) Повне скасування Із симптомами Не застосовується Переривання лікування на 4 тижні Без симптомів та зниження <10% абсолютного показника від вихідного рівня 1 поява: 40 мг 2 поява: 20 мг 3 поява: повне скасування Без симптомів та <40% (або зниження ≥10% абсолютного показника від вихідного рівня) Повне скасування Із симптомами, незалежно від ФВЛШ Повне скасування При зміні дози Котелліку лікування вемурафенібом може бути продовжено (за наявності клінічних показань). Підвищення активності креатинфосфокінази У пацієнтів з безсимптомним підвищенням активності креатинфосфокінази (КФК) немає потреби змінювати дозу препарату Котеллік або переривати його прийом. Зміна дози препарату Котеллік при застосуванні у комбінації з вемурафенібом Відхилення лабораторних показників функції печінки У разі відхилень лабораторних показників функції печінки 1 та 2 ступеня тяжкості лікування препаратом Котеллік та вемурафенібом слід продовжити у призначеній дозі. 3 ступінь тяжкості: слід продовжити лікування препаратом Котеллік у призначеній дозі. Доза вемурафенібу може бути знижена відповідно до клінічних показань (див. інструкцію з медичного застосування вемурафенібу). 4 ступінь тяжкості: лікування препаратом Котеллік та вемурафенібом слід перервати. Якщо відхилення лабораторних показників функції печінки зменшилися до ≤1 ступеня тяжкості протягом 4 тижнів, застосування препарату Котеллік слід відновити у дозі, зниженій на 20 мг, застосування вемурафенібу слід відновити відповідно до клінічних показань згідно з інструкцією з медичного застосування вемурафенібу. Лікування препаратом Котеллік та вемурафенібом слід припинити, якщо відхилення лабораторних показників функції печінки не зменшилися до ≤1 ступеня тяжкості протягом 4 тижнів або відхилення лабораторних показників функції печінки 4 ступеня тяжкості відновлюються після початкового покращення. Фоточутливість Ведення пацієнтів з фоточутливістю ≤2 ступеня тяжкості (переносимої) має включати підтримуючу терапію. У разі розвитку фоточутливості 2 ступеня (непереносимої) або ≥3 ступеня лікування препаратом Котеллік та вемурафенібом необхідно перервати до зменшення тяжкості симптомів до ≤1 ступеня. Лікування може бути відновлено без зміни дози Котелліку. Дозу вемурафенібу необхідно знизити згідно з інструкцією із застосування вемурафенібу (див. інструкцію з медичного застосування вемурафенібу). Висип Висипання може виникати як на фоні лікування препаратом Котеллік, так і вемурафенібом. При розвитку висипу лікування препаратом Котеллік та/або вемурафенібом може бути тимчасово перервано та/або можливе зниження дози одного з препаратів або обох препаратів за клінічними показаннями. Додатково, при розвитку висипки: ≤2 ступеня (переносимого) - ведення пацієнтів має включати підтримуючу терапію, лікування препаратом Котеллік може бути продовжено без зміни дози; 2 ступеня (непереносимого) або ≥3 ступеня: акнеіформний висип: необхідно дотримуватися загальних рекомендацій щодо зміни дози препарату Котеллік згідно з таблицею 1; лікування вемурафенібом може бути продовжено за зміни схеми терапії препаратом Котеллік (за наявності клінічних показань); неакнеіформний або макуло-папульозний висип: лікування препаратом Котеллік може бути продовжено без зміни дози (за клінічними показаннями); лікування вемурафенібом може бути тимчасово перервано та/або його доза знижена. Оклюзія вен сітківки У разі виникнення оклюзії вен сітківки терапія препаратом Котеллік має бути припинена. Дозування в особливих випадках Пацієнти похилого віку Корекція дози Котелліку у пацієнтів віком ≥65 років не потрібна. Пацієнти дитячого віку та підлітки Безпека та ефективність препарату Котеллік у дітей та підлітків ( Пацієнти з порушенням функції нирок За даними популяційного фармакокінетичного аналізу, у пацієнтів з порушенням функції нирок легкого або помірного ступеня корекції дози не потрібно. Безпечність та ефективність препарату Котеллік у пацієнтів з тяжким порушенням функції нирок не встановлено. Порушення функції печінки Безпечність та ефективність препарату Котеллік у пацієнтів з порушенням функції печінки не встановлені. У пацієнтів з легким ступенем печінкової недостатності корекція дози не потрібна на підставі результатів популяційного фармакокінетичного аналізу.ПередозуванняУ клінічних дослідженнях немає випадків передозування. У разі передбачуваного передозування лікування препаратом Котеллік слід призупинити та розпочати проведення підтримуючої терапії. Специфічного антидоту, який можна було б використовувати у випадках передозування Котелліком, не існує.Запобіжні заходи та особливі вказівкиПри застосуванні Котелліку в комбінації з вемурафенібом необхідно також уважно ознайомитися з інструкцією з медичного застосування вемурафенібу. Котеллік у комбінації з вемурафенібом у пацієнтів із прогресуванням захворювання при застосуванні інгібітору BRAF Дані щодо застосування препарату Котеллік у комбінації з вемурафенібом у пацієнтів з прогресуванням захворювання, які раніше застосовували інгібітор BRAF, обмежені. Згідно з цими даними, ефективність комбінації у таких пацієнтів буде нижчою. Таким чином, слід розглянути альтернативні способи лікування перед застосуванням комбінації у цій групі пацієнтів, які раніше застосовували інгібітор BRAF. Послідовність лікування після прогресування захворювання при застосуванні інгібітору BRAF не встановлено. Препарат Котеллік у комбінації з вемурафенібом у пацієнтів із метастазами головного мозку Оцінки безпеки та ефективності лікування препаратом Котеллік у комбінації з вемурафенібом у пацієнтів з метастатичною меланомою (за наявності BRAF V600 мутації) з метастазами у головний мозок не проводилося. Інтракраніальна активність кобіметинібу наразі невідома. Серозна ретинопатія У пацієнтів, які отримували інгібітори МЕК, включаючи Котеллік, спостерігалися випадки серозної ретинопатії (скупчення рідини в межах шарів сітківки). Більшість явищ включали хоріоретинопатію або відшарування сітківки. Медіана часу до появи серозної ретинопатії становить 1 місяць (діапазон 0-9 місяців). Більшість явищ, що спостерігалися в клінічних дослідженнях, вирішилися, або їхня тяжкість зменшилася до безсимптомного перебігу 1 ступеня після переривання лікування або зниження дози. Необхідно проводити оцінку нових симптомів або посилення розладу зору у пацієнтів під час кожного візиту. Пацієнтам, у яких вперше виникли або посилилися розлади зору, рекомендовано пройти офтальмологічний обстеження. У разі діагностики серозної ретинопатії слід призупинити лікування препаратом Котеллік до полегшення тяжкості зорових симптомів. Дисфункція лівого шлуночка У пацієнтів, які отримують Котеллік, відзначалося зниження фракції викиду лівого шлуночка (ФВЛШ) щодо вихідного показника. Медіана часу до виникнення явищ становить 4 місяці (1-7 місяців). ФВЛШ необхідно оцінювати перед початком лікування для визначення вихідних значень, потім через місяць лікування і щонайменше кожні 3 місяці або за клінічними показаннями до припинення лікування. Ведення пацієнтів зі зниженням ФВЛШ щодо вихідного рівня включає переривання лікування, зниження дози або припинення терапії. У всіх пацієнтів, яким було відновлено лікування препаратом Котеллік у нижчій дозі, необхідно проводити вимірювання ФВЛШ по можливості через 2 тижні, 4 тижні, 10 тижнів та 16 тижнів, а потім за клінічними показаннями. Пацієнти з вихідним значенням ФВЛШ нижче за нижню межу норми установи або нижче 50% не вивчалися. Відхилення лабораторних показників функції печінки При застосуванні препарату Котеллік у комбінації з вемурафенібом, а також при монотерапії вемурафенібом (див. інструкцію з медичного застосування вемурафенібу), можуть спостерігатися відхилення лабораторних показників функції печінки. У пацієнтів, які отримували Котеллік у комбінації з вемурафенібом, відзначалися відхилення лабораторних показників функції печінки, особливо АЛТ, ACT, ЛФ. Відхилення показників функції печінки слід оцінювати за результатами лабораторних досліджень перед початком комбінованого лікування, щомісяця під час лікування або частіше (за наявності клінічних показань). Ведення пацієнтів з відхиленнями лабораторних показників функції печінки 3-го ступеня тяжкості включає переривання лікування або зниження дози вемурафенібу. Ведення пацієнтів з відхиленнями лабораторних показників функції печінки 4 ступеня тяжкості включає переривання, зниження дози або припинення терапії як препаратом Котеллік, так і вемурафенібом. Діарея У пацієнтів, які отримували лікування препаратом Котеллік, були відмічені випадки тяжкої діареї та діареї ≥3 ступеня тяжкості. Ведення пацієнтів з діареєю включає застосування протидіарейних засобів і підтримуючу терапію. При діареї ≥3 ступеня тяжкості, що виникла, незважаючи на застосування підтримуючої терапії, слід призупинити лікування препаратом Котеллік та вемурафенібом доти, доки не буде відмічено зниження тяжкості явища до ≤1 ступеня. При відновленні діареї ≥3 ступеня тяжкості необхідно зменшити дозу препарату Котеллік та вемурафенібу. Непереносимість лактози Препарат містить лактозу. Пацієнтам з рідкісною спадковою непереносимістю галактози, вродженою недостатністю лактази або глюкозо-галактозною мальабсорбцією слід проконсультуватися з лікарем для індивідуального обговорення випадків, коли користь перевершує ризики. Взаємодія з інгібіторами ізоферменту CYP3A Слід уникати одночасного застосування препарату Котеллік із потужними інгібіторами ізоферменту CYP3A. Слід бути обережними при застосуванні кобіметинібу одночасно з помірними інгібіторами ізоферменту CYP3A. Якщо одночасного застосування з потужним або помірним інгібітором ізоферменту CYP3A не можна уникнути, слід ретельно стежити за безпекою пацієнтів, а також при необхідності знижувати дозу згідно з рекомендаціями, наведеними в таблиці 1. Знищення невикористаного препарату або препарату з терміном придатності, що минув, повинно проводитися відповідно до локальних вимог. Вплив на здатність до керування автотранспортом та управління механізмами Дослідження впливу препарату Котеллік на здатність до керування транспортними засобами та роботу з машинами та механізмами не проводилися. Під час проведення клінічних досліджень у пацієнтів, які отримували Котеллік, були зареєстровані розлади зору. Пацієнтам у разі порушень з боку зору не слід керувати транспортними засобами та працювати з машинами та механізмами без консультації лікаря.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептом
2 379,00 грн
2 341,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
4 237,00 грн
4 198,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. діюча речовина: капецитабін – 500 мг; допоміжні речовини: лактоза – 52.0 мг, целюлоза мікрокристалічна – 24.0 мг, кроскармелоза натрію – 20.0 мг, гіпромелоза (3 мПа.с) – 15.0 мг, магнію стеарат – 9.0 мг; оболонка: Опадрай рожевий 03А14380 (гіпромелоза (6 мПа.с), тальк, титану діоксид (Е171), барвник заліза оксид жовтий (Е172), барвник заліза оксид червоний (Е172)) 18.0 мг. По 10 таблеток у блістер із плівки ПВХ/ПВДХ та фольги алюмінієвої. По 6 (таблетки 150 мг) або 12 (таблетки 500 мг) блістерів разом з інструкцією із застосування поміщають у картонну пачку.Опис лікарської формиДвоопуклі, довгастої форми таблетки, покриті плівковою оболонкою персикового (молочно-рожевого) кольору, з гравіюванням "XELODA" на одній стороні таблетки та "500" на іншій стороні таблетки.Фармакотерапевтична групаПротипухлинний засіб, антиметаболіт.ФармакокінетикаВсмоктування Після прийому внутрішньо капецитабін всмоктується швидко і повністю, після чого відбувається його трансформація в метаболіти 5'-дезокси-5-фторцитідин (5'-ДФЦТ) та 5'-ДФУР. Їжа зменшує швидкість всмоктування капецитабіну, проте на величину площі під кривою "концентрація-час" (AUC) 5'-ДФУР та наступного метаболіту ФУ впливає незначно. При призначенні капецитабіну після прийому їжі в дозі 1250 мг/м2 на 14-й день максимальні концентрації в плазмі (Сmaх) капецитабіну, 5'-ДФЦТ, 5'-ДФУР, ФУ та ФБАЛ склали відповідно: 4.47, 3.05, 19. 5.46 мкг/мл. Час досягнення максимальної концентрації (Тmах) дорівнював 1.50, 2.00, 2.00, 2.00 і 3.34 год. AUC0-∞ склала 7.75, 7.24, 24.6, 2.03 і 36.3 мкг х ч/мл, Розподіл (зв'язування з білками) Дослідження in vitro у плазмі крові людини показало, що для капецитабіну, 5'-ДФЦТ, 5'-ДФУР та ФУ зв'язок з білками (головним чином, з альбуміном) становить 54%, 10%, 62% та 10%, відповідно. Метаболізм Первинно метаболізується в печінці під впливом карбоксилестерази до метаболіту 5'-ДФЦТ, який потім трансформується в 5'-ДФУР під дією цитидиндезаміназ, що знаходиться в основному в печінці та пухлинних тканинах. Подальша трансформація до активного цитотоксичного метаболіту ФУ відбувається переважно в тканині пухлини під дією ангіогенного пухлинного фактора - тимідинфосфорілази. AUC для ФП у плазмі у 6-22 рази менше, ніж після внутрішньовенного болюсного введення ФП у дозі 600 мг/м2. Метаболіти капецитабіну стають цитотоксичними лише після перетворення на ФУ та метаболіти ФУ. Далі ФУ катаболізується з утворенням неактивних метаболітів: дигідро-5 - фторурацилу (ФУН2), 5-фторуреідопропіонової кислоти (ФУПК) та α-фтор-β-аланіну (ФБАЛ); цей процес відбувається під впливом дигідропіримідиндегідрогенази (ДПД), активність якої обмежує швидкість реакції. Виведення Період напіввиведення з організму Дщ) капецитабіну, 5'-ДФЦР, 5'-ДФУР, ФУ та ФБАЛ становить 0.85, 1.11, 0.66, 0.76 та 3.23 години, відповідно. Фармакокінетику капецитабіну вивчали у дозах від 502 до 3514 мг/м на добу. Фармакокінетичні параметри капецитабіну, 5'-ДФЦТ та 5'-ДФУР на 1-й та 14-й день були однакові. AUC ФУ збільшувалася до 14-го дня на 30-35% і більше не зростала (22-й день). У діапазоні терапевтичних доз фармакокінетичні параметри капецитабіну та його метаболітів, за винятком ФУ, мали дозозалежний характер. Після прийому капецитабіну всередину його метаболіти виводяться головним чином із сечею. Більшість (95.5%) прийнятої дози капецитабіну виводиться із сечею. Виведення з калом мінімальне (2.6%). Основним метаболітом у сечі є ФБАЛ, на який припадає 57% прийнятої дози. Близько 3% прийнятої дози виводиться із сечею у незміненому вигляді. Комбінована терапія Будь-якого впливу капецитабіну на фармакокінетику доцетакселу або паклітакселу (Сmах і AUC), а також впливу доцетакселу або паклітакселу на фармакокінетику 5'-ДФУР (основного метаболіту капецитабіну) не виявлено. Фармакокінетика в спеціальних клінічних групах Стать, наявність або відсутність метастазів у печінці до початку лікування, індекс загального стану пацієнта, концентрація загального білірубіну, сироваткового альбуміну, активність ACT та АЛТ не справляли статистично значущого ефекту на фармакокінетичні властивості 5'-ДФУР, ФУ та ФБАЛ. Хворі з печінковою недостатністю, зумовленою метастатичним ураженням печінки У хворих з легким та середнім ступенем порушень функції печінки, обумовлених метастазами, клінічно значущої зміни біоактивації та фармакокінетики капецитабіну не відбувається. Дані щодо фармакокінетики у хворих з тяжким порушенням функції печінки відсутні. Хворі з порушенням функції нирок Результати фармакокінетичного дослідження показують, що за різного ступеня (від легкої до тяжкої) ниркової недостатності фармакокінетика незміненого препарату та ФУ не залежить від кліренсу креатиніну (КК). КК впливає на величину AUC 5'-ДФУР - безпосередній попередник ФУ (збільшення AUC на 35% при зниженні КК на 50%) та ФБАЛ (збільшення AUC на 114% при зниженні КК на 50%). ФБАЛ - метаболіт, який не має антипроліферативної активності; 5'-ДФУР – безпосередній попередник ФУ. Хворі похилого віку Вік не впливає на фармакокінетику 5'-ДФУР та ФУ. AUC ФБАЛ збільшувалася з віком (збільшення віку хворих на 20% супроводжувалося збільшенням AUC ФБАЛ на 15%), що, ймовірно, зумовлене зміною функції нирок. Раса Фармакокінетика капецитабіну у пацієнтів негроїдної раси не відрізняється від такої у пацієнтів європеоїдної раси.ФармакодинамікаКапецитабін - похідне фторпіримідину карбамату, пероральний цитостатик, що активується в тканині пухлини і надає на неї селективну цитотоксичну дію. In vitro капецитабін не має цитотоксичного ефекту, in vivo перетворюється на фторурацил (ФУ), який піддається подальшому метаболізму. Утворення ФУ відбувається переважно в тканині пухлини під дією ангіогенного пухлинного фактора - тимідинфосфорілази, що зводить до мінімуму системний вплив ФУ на здорові тканини організму. Послідовна ферментна біотрансформація капецитабіну у ФУ створює більш високі концентрації препарату в тканинах пухлини, ніж у здорових тканинах. Після перорального призначення капецитабіну хворим на колоректальний рак (N=8) концентрація ФУ в тканині пухлини в 3.2 рази більша за його концентрацію в прилеглих здорових тканинах (діапазон від 0.9 до 8.0). Співвідношення концентрацій ФУ в тканині пухлини та плазмі – 21.4 (діапазон від 3.9 до 59.9), співвідношення його концентрації у здорових тканинах та у плазмі – 8.9 (діапазон від 3.0 до 25.8). Активність тимідинфосфорілази у первинній колоректальній пухлині так само в 4 рази вища, ніж у прилеглих здорових тканинах. У пухлинних клітинах у хворих на рак молочної залози, шлунка, колоректальний рак, шийки матки та яєчників міститься більш високий рівень тимідинфосфорілази, здатної перетворювати 5'-ДФУР (5'-дезокси-5-фторуридин) у ФУ, ніж у відповідних здорових тканинах. Як здорові, так і пухлинні клітини метаболізують ФУ в 5-фтор-2-дезоксіурідінмонофосфат (ФдУМФ) та 5-фторурідінтрифосфат (ФУТФ). Ці метаболіти ушкоджують клітини за допомогою двох різних механізмів. По-перше, ФдУМФ та фолатний кофактор N5-10-метилентетрагідрофолат зв'язуються з тимідилатсинтазою (ТС) з утворенням ковалентно пов'язаного третинного комплексу. Це зв'язування пригнічує утворення тимідилат з урацилу. Тіміділат є необхідним попередником тимідинтрифосфату, який, у свою чергу, вкрай важливий для синтезу ДНК, тому недолік цієї речовини може призвести до пригнічення клітинного поділу. По-друге, у процесі синтезу РНК транскрипційні ферменти ядра можуть помилково включити до неї ФУТФ замість урідінтріфосфату (УТФ). Ця метаболічна "помилка" порушує процесинг РНК та синтез білка.Показання до застосуванняРак молочної залози Комбінована терапія з доцетакселом місцевопоширеного або метастатичного раку молочної залози при неефективності хіміотерапії, що включає препарат антрациклінового ряду; монотерапія місцеворозповсюдженого або метастатичного раку молочної залози резистентного до хіміотерапії таксанами або препаратами антрациклінового ряду або за наявності протипоказань до них. Колоректальний рак Ад'ювантна терапія раку товстої кишки ІІІ стадії після хірургічного лікування; терапія метастатичного колоректального раку Рак шлунку Терапія першої лінії поширеного раку шлунка.Протипоказання до застосуванняГіперчутливість до капецитабіну або до будь-яких інших компонентів препарату. Гіперчутливість до фторурацилу або за зареєстрованих випадків розвитку несподіваних або тяжких побічних реакцій на лікування похідними фторпіримідину в анамнезі. Встановлений дефіцит ДПД (дигідропіримідиндегідрогенази), як і для інших фторпіримідинів. Одночасний прийом соривудину або його структурних аналогів типу бривудину. Тяжка печінкова недостатність, лейкопенія. Тяжка ниркова недостатність (кліренс креатиніну нижче 30 мл/хв). Початковий вміст нейтрофілів За наявності протипоказань до одного із препаратів комбінованої терапії його не слід використовувати. Вагітність та період годування груддю. Дитячий вік (ефективність та безпека застосування не встановлені). З обережністю: при ішемічній хворобі серця (ІХС), анемії та стенокардії в анамнезі, нирковій недостатності середнього ступеня тяжкості або печінкової недостатності, гіпо- або гіперкальціємії, захворюваннях центральної та периферичної нервової системи, цукровому діабеті та порушеннях водно-електролітного балансу6 років, одночасному застосуванні з пероральними антикоагулянтами кумаринового ряду, спадковому дефіциті лактази, непереносимості лактози, глюкозо-галактозної мальабсорбції.Побічна діяДля опису частоти небажаних реакцій використовуються такі категорії: дуже часто (>1/10), часто (>1/100 та 1/1000 та 1/10000 та Найчастішими та/або клінічно значущими небажаними реакціями в ході терапії препаратом Кселода® були порушення з боку шлунково-кишкового тракту (особливо діарея, нудота, блювання, біль у животі, стоматит), долоново-підошовний синдром, стомлюваність, сонливість, анор прояви кардіотоксичності, наростання ниркової недостатності у пацієнтів з порушеннями ниркової функції в анамнезі, тромбоз/емболія. Монотерапія препаратом Кселода® Інфекційні та паразитарні захворювання: часто – герпес вірусна інфекція, назофарингіт, інфекція нижніх дихальних шляхів; нечасто – сепсис, інфекція сечовивідних шляхів, целюліт, тонзиліт, фарингіт, кандидоз слизової оболонки порожнини рота, грип, гастроентерит, грибкові інфекції, інфекції, абсцес зуба. Доброякісні, злоякісні та неуточнені новоутворення: нечасто – ліпома. Порушення з боку крові та лімфатичної системи: часто – нейтропенія; нечасто – фебрильна нейтропенія, гранулоцитопенія, тромбоцитопенія, лейкопенія, гемолітична анемія, збільшення міжнародного нормалізованого співвідношення, подовження протромбінового часу. Порушення з боку імунної системи: нечасто – підвищення чутливості. Порушення з боку обміну речовин та харчування: дуже часто – анорексія; часто – дегідратація, зниження маси тіла; нечасто – цукровий діабет, гіпокаліємія, розлад травлення, гіпертригліцеридемія. Порушення з боку психіки: нечасто – панічні атаки, пригнічений настрій, зниження лібідо. Порушення з боку нервової системи: часто – головний біль, запаморочення (крім вертиго), млявість, парестезія, дисгевзія (перекручення смаку); нечасто – афазія, розлад пам'яті, непритомність, порушення рівноваги, втрата чутливості, периферична нейропатія. Порушення з боку органу зору: часто – підвищене сльозовиділення, кон'юнктивіт; нечасто – зниження гостроти зору, диплопія. Порушення з боку органу слуху та лабіринтні порушення: нечасто – вертиго, біль у вухах. Порушення з боку серця: нечасто – стенокардія, у тому числі нестабільна, аритмія, синусова тахікардія, серцебиття. Порушення з боку судин: часто – тромбофлебіт; нечасто - тромбоз глибоких вен, підвищення артеріального тиску, петехії, зниження артеріального тиску, "припливи", похолодання дистальних відділів кінцівок. Порушення з боку дихальної системи, органів грудної клітки та середостіння: часто – носова кровотеча, ринорея; нечасто – пневмоторакс, кровохаркання, бронхіальна астма, задишка при фізичному навантаженні. Порушення з боку шлунково-кишкового тракту: дуже часто – діарея, блювання, нудота, стоматит (у тому числі виразковий), біль у животі; часто - запор, біль у епігастрії, диспепсія; нечасто – кишкова непрохідність, асцит, ентерит, дисфагія, біль унизу живота, дискомфорт у животі, гастроезофагеальна рефлюксна хвороба, кров у стільці. Порушення з боку печінки та жовчовивідних шляхів: часто – зміна функціональних тестів печінки; нечасто – жовтяниця. Порушення з боку шкіри та підшкірних тканин: дуже часто – долонно-підошовний синдром (парестезії, набряк, гіперемія, лущення шкіри, утворення пухирів), дерматит; часто - гіперпігментація шкіри, макулярний висип, висип, алопеція, еритема, сухість шкіри; нечасто - пухирі, виразки шкіри, кропив'янка, долонна еритема, набряк обличчя, пурпура. У менш ніж 2% пацієнтів у 7 завершених клінічних дослідженнях (N=949) повідомлялося про тріщини шкіри, принаймні, імовірно, пов'язані з терапією препаратом Кселода®. Порушення з боку кістково-м'язової та сполучної тканини: часто – біль у кінцівках, біль у спині; нечасто - опухання суглобів, біль у кістках, біль у області обличчя, скутість, м'язова слабкість. Порушення з боку нирок та сечовивідних шляхів: нечасто – гідронефроз, нетримання сечі, гематурія, ніктурія, підвищення креатиніну у плазмі крові. Порушення з боку статевих органів та молочної залози: нечасто – вагінальні кровотечі. Загальні розлади та порушення у місці введення: дуже часто – стомлюваність, сонливість; часто – периферичні набряки, нездужання, біль у грудях, лихоманка, слабкість, астенія; нечасто – набряки, озноб, грипоподібний синдром, тремтіння, підвищення температури тіла. Вплив на результати лабораторних та інструментальних досліджень: часто – гіпербілірубінемія. Наступні небажані реакції є проявами токсичності, відомими терапії фторпиримидинами; повідомлялося принаймні про непрямий зв'язок між розвитком таких реакцій та застосуванням препарату Кселода у менш ніж 5% пацієнтів, які брали участь у 7 завершених клінічних дослідженнях (N=949). Порушення з боку шлунково-кишкового тракту: сухість у роті, метеоризм, небажані реакції, пов'язані із запаленням/виразкою слизових оболонок, такі як езофагіт, гастрит, дуоденіт, коліт, шлунково-кишкова кровотеча. Порушення з боку серцево-судинної системи: набряки нижніх кінцівок, кардіалгія, включаючи стенокардію, кардіоміопатію, ішемія міокарда, інфаркт міокарда, серцева недостатність, раптова смерть, тахікардія, надшлуночкові аритмії, включаючи фібриліляцію. Порушення з боку нервової системи: порушення смаку, безсоння, сплутаність свідомості, енцефалопатія, симптоми мозочкових порушень (атаксія, дизартрія, порушення рівноваги та координації). Порушення психіки: депресія. Інфекційні та паразитарні захворювання: інфекційні ускладнення, пов'язані з мієлосупресією, ослабленням імунітету та/або мукозитом, такі як місцеві та фатальні системні інфекції (бактеріальної, вірусної або грибкової етіології) та сепсис; порушення з боку крові та лімфатичної системи: анемія, мієлосупресія/панцитопенія. Порушення з боку шкіри та підшкірних тканин: свербіж, осередкове лущення шкіри, гіперпігментація шкіри, зміни нігтів, реакції фотосенсибілізації, променевий дерматит. Порушення органу зору: подразнення очей. Порушення з боку дихальної системи, органів грудної клітки та середостіння: задишка, кашель. Порушення з боку кістково-м'язової та сполучної тканини: артралгія, міалгія, біль у спині. Загальні розлади та порушення у місці введення: біль у грудях (некардіальній етіології), біль у кінцівках. Застосування препарату Кселода® у комбінованій терапії Профіль безпеки не відрізнявся при призначенні за різними показаннями та при різних комбінаціях, проте небажані реакції, перелічені при монотерапії, можуть спостерігатися з більшою частотою при застосуванні препарату Кселода1 у комбінованій терапії. Нижче представлені небажані реакції, що спостерігалися додатково до таких при монотерапії. Інфекційні та паразитарні захворювання: часто – кандидоз слизової оболонки ротової порожнини, оперізувальний герпес, інфекції сечовивідних шляхів, інфекції верхніх дихальних шляхів, риніт, грип, інфекція, герпес порожнини рота; порушення з боку крові та лімфатичної системи: дуже часто – нейтропенія, анемія, тромбоцитопенія, лейкопенія, фебрильна нейтропенія; часто – мієлосупресія; порушення з боку імунної системи, часто – підвищена чутливість. Порушення з боку обміну речовин та харчування: дуже часто – зниження маси тіла, зниження апетиту; часто - гіпокаліємія, гіпонатріємія, гіпомагніємія, гіпокальціємія, гіперглікемія. Порушення з боку психіки: часто – розлади сну, тривога; порушення з боку нервової системи: дуже часто – парестезія, дисгевзія, головний біль, периферична нейропатія, периферична сенсорна нейропатія, дизестезія; часто – нейротоксичність, тремор, невралгія, гіпестезія. Порушення з боку органу зору: дуже часто – сльозотеча; часто - порушення зору, сухість, біль у власних очах, нечіткість зорового сприйняття. Порушення з боку органу слуху та лабіринтні порушення: часто – дзвін у вухах, приглухуватість. Порушення з боку серця: часто – фібриляція передсердь. Порушення з боку судин: дуже часто – тромбоз/емболія, підвищення артеріального тиску (АТ), набряк нижніх кінцівок; часто – гіперемія, зниження артеріального тиску, гіпертонічний криз, “припливи”, флебіт. Порушення з боку дихальної системи, органів грудної клітки та середостіння: дуже часто – дизестезія глотки, біль у горлі; часто - носова кровотеча, дисфонія, ринорея, гикавка, біль у глотці та гортані. Порушення з боку шлунково-кишкового тракту: дуже часто – запор, диспепсія; часто - кровотеча з верхніх відділів шлунково-кишкового тракту, виразки в порожнині рота, гастрит, здуття живота, гастроезофагеальна рефлюксна хвороба, біль у порожнині рота, дисфагія, кровотеча з прямої кишки, біль унизу живота, дизестезія, парестезія дискомфорт у животі. Порушення з боку печінки та жовчовивідних шляхів: часто – порушення функції печінки. Порушення з боку шкіри та підшкірних тканин: дуже часто – алопеція, зміна нігтів; часто - гіпергідроз, еритематозний висип, кропив'янка, нічна пітливість; порушення з боку кістково-м'язової та сполучної тканини: дуже часто – міалгія, артралгія, біль у кінцівках; часто – біль у щелепі, м'язові спазми, тризм, м'язова слабкість. Порушення з боку нирок та сечовивідних шляхів: часто – гематурія, протеїнурія, зниження кліренсу креатиніну, дизурія. Загальні розлади та порушення у місці введення: дуже часто – слабкість, млявість, підвищена чутливість до високих та низьких температур; часто – лихоманка, біль, запалення слизової оболонки, озноб, біль у грудях, грипоподібний синдром, контузія. У клінічних дослідженнях та в постмаркетинговому періоді реєструвалися випадки печінкової недостатності та холестатичного гепатиту. Причинно-наслідковий зв'язок із прийомом препарату Кселода® не встановлено. При терапії препаратом Кселода® у комбінації з іншими хіміотерапевтичними препаратами часто (але менш ніж у 5% пацієнтів) повідомлялося про випадки реакцій гіперчутливості (2%) та ішемії/інфаркту міокарда (3%). Нижче представлена інформація щодо окремих небажаних реакцій. Діарея Діарея спостерігалася у 50% пацієнтів під час терапії капецитабіном. В результаті метааналізу 14 клінічних досліджень, що включали більше 4700 пацієнтів, які отримували терапію капецитабіном, були виявлені кваріати, які статистично асоціювалися зі збільшенням ризику діареї: збільшення початкової дози капецитабіну (у грамах), подовження досліджуваного періоду терапії (у тижнях на кожні 10 років) та жіноча стать. Кваріати, що статистично асоціювалися зі зменшенням ризику розвитку діареї: збільшення кумулятивної дози капецитабіну (0.1 *кг), збільшення відносної інтенсивності дози в перші 6 тижнів терапії. Кардіотоксичність В результаті аналізу профілю безпеки семи клінічних досліджень за участю 949 пацієнтів, які отримували капецитабін як монотерапію, були виявлені такі небажані реакції (частота менше 0.1%): кардіоміопатія, серцева недостатність, раптова зупинка серця та шлуночкова екстрасистолія. Енцефалопатія Енцефалопатія також асоціювалася з прийомом капецитабіну як монотерапія (частота менше 0.1%). Небажані реакції в особливих клінічних групах Пацієнти похилого віку У ході аналізу профілю безпеки у пацієнтів віком >60 років, які отримували капецитабін у комбінації з доцетакселом, а також як монотерапію, було виявлено збільшення числа серйозних небажаних реакцій та небажаних реакцій 3 та 4 ступеня токсичності, пов'язаних з лікуванням, порівняно з пацієнтами. у віці 60 років, які отримували капецитабін у комбінації з доцетакселом, також раніше вибували з дослідження внаслідок розвитку небажаних реакцій у порівнянні з пацієнтами у віці Підлога В результаті мета-аналізу 14 клінічних досліджень за участю понад 4700 пацієнтів, які отримували капецитабін, було виявлено, що у пацієнтів жіночої статі ризик розвитку долонно-підошовного синдрому та діареї був вищим, тоді як ризик розвитку нейтропенії, навпаки, знижувався. Пацієнти з нирковою недостатністю У ході аналізу профілю безпеки у пацієнтів з нирковою недостатністю, які отримували капецитабін як монотерапію (колоректальний рак), було виявлено збільшення частоти розвитку небажаних реакцій 3 та 4 ступеня токсичності порівняно з пацієнтами з нормальною функцією нирок (36% (n=268) пацієнтів) з нормальною функцією нирок порівняно з 41% (n=257) пацієнтів з нирковою недостатністю легкого ступеня та 54% (п=59) пацієнтів із нирковою недостатністю середнього ступеня) (див. розділ "Фармакологічні властивості"). Серед пацієнтів з нирковою недостатністю середнього ступеня найчастіше відзначався факт зменшення дози капецитабіну (44%) порівняно з пацієнтами з нормальною функцією нирок (33%) та пацієнтами з нирковою недостатністю легкого ступеня (32%). Відзначалося також збільшення кількості пацієнтів,вибули з дослідження на ранніх стадіях (21% пацієнтів, які вибули з дослідження протягом перших двох циклів) порівняно з пацієнтами з нормальною функцією нирок (5%) та пацієнтами з нирковою недостатністю легкого ступеня (8%). Зміни з боку лабораторних показників Зниження числа нейтрофілів, зниження числа гранулоцитів, зниження числа лімфоцитів, зниження числа тромбоцитів, зниження гемоглобіну, гіпербілірубінемія, підвищення активності аланінамінотрансферази (АЛТ), аспартатамінотрансферази (ACT), лужної фосфатазія, гіперкреатинікаль. Післяреєстраційне спостереження Під час постмаркетингового застосування препарату Кселода® виявлено такі небажані реакції: Система Орган Клас Небажана реакція Частота З боку нирок та сечовивідних шляхів Гостра ниркова недостатність як наслідок дегідратації, зокрема з легальним результатом Рідко З боку нервової системи Токсична лейкоенцефалопатія Частота невідома З боку печінки та жовчовивідних шляхів Печінкова недостатність; холестатичний гепатит Дуже рідко З боку шкіри та підшкірних тканин Шкірна форма червоного вовчаку; такі важкі шкірні реакції як синдром Стівенса-Джонсона та токсичний епідермальний некроліз Дуже рідко З боку органу зору Стеноз слізного канальця неуточнений; ураження рогівки, включаючи кератит Дуже рідко Точковий кератит Рідко З боку серця та судин Фібриляція шлуночків; подовження інтервалу QT; аритмія шлуночкова тахісистолічна типу "пірет"; брадикардія; вазоспазм Рідко Взаємодія з лікарськими засобамиАнтикоагулянти кумаринового ряду У хворих, які приймали капецитабін одночасно з антикоагулянтами кумаринового ряду (варфарин і фенпрокумон), повідомлялося про порушення показників згортання та/або кровотечі через кілька днів або місяців від початку терапії капецитабіном, а в кількох випадках – протягом одного місяця після її завершення. У дослідженні лікарської взаємодії після одноразового введення варфарину у дозі 20 мг капецитабін збільшив AUC S-варфарину на 57%, а величину міжнародного нормалізованого відношення (МНО) – на 91%. У пацієнтів, які одночасно приймають капецитабін та антикоагулянти кумаринового ряду, необхідно ретельно стежити за показниками згортання (протромбіновий час або МНО), дозу антикоагулянту слід підбирати відповідно до цих показників. Субстрати цитохрому Р4502С9 Спеціальних досліджень лікарської взаємодії капецитабіну з іншими препаратами, що метаболізуються ізоферментом 2С9 системи цитохрому Р450, не проводилося. Слід бути обережними при призначенні капецитабіну разом з цими препаратами. Фенітоїн При одночасному прийомі капецитабіну та фенітоїну повідомлялося про збільшення концентрації останнього у плазмі. Спеціальних досліджень міжлікарської взаємодії капецитабіну і фенітоїну не проводилося, проте передбачається, що в основі механізму взаємодії лежить пригнічення ізоферменту Р4502С9 під впливом капецитабіну (див. вище "Антикоагулянти кумаринового ряду"), У пацієнтів, які отримують одночасно фенітоїн у плазмі. Антациди При оцінці фармакокінетичних параметрів капецитабіну при одночасному прийомі з антацидами, що містять алюмінію гідроксид та магнію гідроксид, відмічено невелике підвищення концентрації капецитабіну та одного з метаболітів (5'-ДФЦТ) у плазмі крові. На три основні метаболіти капецитабіну (5'-ДФУР, ФУ та ФБАЛ) досліджувані засоби впливу не чинили. Алопуринол Слід уникати одночасного прийому алопуринолу та капецитабіну, оскільки можливе зниження ефективності фторурацилу внаслідок взаємодії фторурацилу з алопуринолом. Інтерферон альфа Максимально переносима доза капецитабіну в комбінації з інтерфероном 2-альфа (3 міжнародних млн-одиниці/м2 на добу) склала 2000 мг/м2 на добу, тоді як максимально переносима доза капецитабіну як монотерапія склала 3000 мг/м2 на добу. Променева терапія Максимально переносима доза капецитабіну в комбінації з променевою терапією при лікуванні пацієнтів з раком прямої кишки становила 2000 мг/м2 на добу (при безперервному режимі терапії або при режимі терапії з понеділка по п'ятницю і 6-денному курсі променевої терапії). максимально переносима доза капецитабіну як монотерапія склала 3000 мг/м2 на добу (інтермітуючий режим). Кальція фолінат (Лейковорин) Кальцію фолінат не впливає на фармакокінетичні властивості капецитабіну та його метаболітів. Однак, можливе посилення токсичного ефекту капецитабіну за рахунок впливу фолінату кальцію на фармакодинаміку капецитабіну. Соривудин та його аналоги У літературних джерелах описано клінічно значущу лікарську взаємодію соривудину та ФУ, в основі якої лежить інгібуючий ефект соривудину на ДПД. Вказана взаємодія може призводити до фатального посилення токсичності фторпіримідинів. Тому не слід призначати капецитабін одночасно із соривудином або його структурними аналогами типу бривудину. Слід дотримуватися щонайменше чотиритижневого інтервалу між закінченням терапії соривудином або його структурними аналогами (включаючи бривудин) та початком лікування капецитабіном. Оксаліплатин Клінічно значущої різниці в експозиції капецитабіну або метаболітів оксаліплатину (вільної платини або загальної платини) при комбінованому застосуванні капецитабіну та оксаліплатину, незалежно від присутності бевацизумабу, не зазначено. Бевацизумаб Клінічно значущого ефекту бевацизумабу на фармакокінетику капецитабіну або його метаболітів не відмічено.Спосіб застосування та дозиВсередину запиваючи водою, не пізніше ніж через 30 хв після їди. Стандартний режим дозування Монотерапія Колоректальний рак, рак товстої кишки та рак молочної залози По 1250 мг/м2 2 рази на добу – вранці та ввечері (загальна добова доза 2500 мг/м2) протягом 14 днів з наступною 7-денною перервою. Комбінована терапія Рак молочної залози По 1250 мг/м2 2 рази на добу протягом 14 днів з наступною 7-денною перервою, у комбінації з доцетакселом у дозі 75 мг/м2 1 раз на 3 тижні у вигляді внутрішньовенної інфузії протягом 1 години. Премедикація проводиться перед введенням доцетакселу відповідно до інструкції щодо його застосування. Колоректальний рак та рак шлунка У складі комбінованої терапії (за винятком терапії в комбінації з іринотеканом) доза препарату Кселода® становить 800-1000 мг/м2 2 рази на добу протягом 14 днів з наступною 7-денною перервою або до 625 мг/м2 2 рази на добу. режимі. У складі комбінованої терапії з іринотеканом (режим XELIRI) рекомендована доза препарату Кселода становить 800 мг/м2 2 рази на добу протягом 14 днів з наступною 7-денною перервою. Додавання бевацизумабу до комбінованої терапії не впливає на початкову дозу Кселоду. Протиблювотні засоби та премедикація для забезпечення адекватної гідратації призначаються перед введенням цисплатину та оксаліплатину згідно з інструкціями щодо застосування цисплатину та оксаліплатину при застосуванні їх у комбінації з препаратом Кселода®. У ад'ювантній терапії раку товстої кишки III стадії рекомендована тривалість терапії препаратом Кселода становить 6 місяців, тобто. 8 курсів. У комбінації з цисплатином По 1000 мг/м2 2 рази на добу протягом 14 днів з наступною 7-денною перервою в комбінації з цисплатином (80 мг/м2 1 раз на 3 тижні, внутрішньовенна інфузія протягом 2 год, перша інфузія призначається в перший день циклу ). Перша доза препарату Кселода призначається ввечері першого дня циклу терапії, остання - вранці на 15 день. У комбінації з оксаліплатином або з оксаліплатином та бевацизумабом По 1000 мг/м2 2 рази на добу протягом 14 днів з наступною 7-денною перервою у комбінації з оксаліплатином або з оксаліплатином та бевацизумабом. Перша доза препарату Кселода призначається ввечері першого дня циклу терапії, остання - вранці на 15 день. Бевацизумаб вводиться в дозі 7.5 мг/кг 1 раз на 3 тижні, внутрішньовенна інфузія протягом 30-90 хв, перша інфузія починається в перший день циклу. Після бевацизумабу вводиться оксаліплатин у дозі 130 мг/м2, внутрішньовенна інфузія протягом 2 год. У комбінації з епірубіцином та препаратом на основі платини По 625 мг/м2 2 рази на добу в безперервному режимі в комбінації з епірубіцином (50 мг/м2 1 раз на 3 тижні, внутрішньовенно болюсно, починаючи з першого дня циклу) та препаратом на основі платини. Препарат на основі платини (цисплатин у дозі 60 мг/м2 або оксаліплатин у дозі 130 мг/м2) повинен бути введений у перший день циклу у вигляді внутрішньовенної інфузії протягом 2 годин, далі 1 раз на 3 тижні. У комбінації з іринотеканом ши з іринотеканом та бевацизумабом Рекомендована доза препарату Кселода становить 800 мг/м2 2 рази на добу протягом 14 днів з наступною 7-денною перервою у комбінації з іринотеканом або з іринотеканом та бевацизумабом. Іринотекан вводиться в дозі 200 мг/м2 1 раз на 3 тижні, внутрішньовенна інфузія протягом 30 хв, перша інфузія в перший день циклу. Бевацизумаб вводиться в дозі 7.5 мг/кг 1 раз на 3 тижні, внутрішньовенна інфузія протягом 30-90 хв, перша інфузія починається в перший день циклу. Наведені нижче таблиці показують приклади розрахунку стандартної та зниженої дози препарату Кселода для початкової дози 1250 мг/м2 або 1000 мг/м2. Таблиця 1. Стандартна та знижена дози препарату Кселода для початкової дози 1250 мг/м2, розраховані залежно від площі поверхні тіла. Доза – по 1250 мг/м2 2 рази на добу Повна доза 1250 мг/м2 Число таблеток 150 мг та/або 500 мг на прийом (на кожен прийом 2 рази на добу – вранці та ввечері) Знижена доза (75% початкової дози) 950 мг/м2 Знижена доза (50% від початкової дози) 625 мг/м2 Площа поверхні тіла (м2) Доза на прийом (мг) 150 мг 500 мг Доза на прийом (мг) Доза на прийом (мг) <1.26 1500 - 3 1150 800 1.27-1.38 1650 1 3 1300 800 1.39-1.52 1800 2 3 1450 950 1.53-1.66 2000 - 4 1500 1000 1.67-1.78 2150 1 4 1650 1000 1.79-1.92 2300 2 4 1800 1150 1.93-2.06 2500 - 5 1950 1300 2.07-2.18 2650 1 5 2000 1300 >2.19 2800 2 5 2150 1450 Таблиця 2. Стандартна та знижена дози препарату Кселода для початкової дози 1000 мг/м2, розраховані в залежності від площі поверхні тіла. Доза – по 1000 мг/м2 2 рази на добу Повна доза 1000 мг/м2 Число таблеток 150 мг та/або 500 мг на прийом (на кожен прийом 2 рази на добу – вранці та ввечері) Знижена доза (75% початкової дози) 750 мг/м2 Знижена доза (50% від початкової дози) 500 мг/м2 Площа поверхні тіла (м2) Доза на прийом (мг) 150 мг 500 мг Доза на прийом (мг) Доза на прийом (мг) <1.26 1150 1 2 800 600 1.27-1.38 1300 2 2 1000 600 1.39-1.52 1450 3 2 1100 750 1.53-1.66 1600 4 2 1200 800 1.67-1.78 1750 5 2 1300 800 1.79-1.92 1800 2 3 1400 900 1.93-2.06 2000 - 4 1500 1000 2.07-2.18 2150 1 4 1600 1050 >2.19 2300 2 4 1750 1100 Корекція дози під час лікування Загальні рекомендації Токсичні явища препарату Кселода можна усунути симптоматичною терапією та/або корекцією дози препарату (перервавши лікування або зменшивши дозу препарату). Якщо дозу довелося зменшити, не можна збільшувати її згодом. Якщо за оцінкою лікаря токсичний ефект препарату Кселода не носить серйозного або загрозливого життя хворого характеру, лікування може бути продовжене в початковій дозі без її зменшення або переривання терапії. При токсичності першого ступеня дозу не змінюють. При токсичності 2-го або 3-го ступеня терапію препаратом Кселода слід перервати. При зникненні ознак токсичності або зменшенні останнього до 1-го ступеня проведення терапії препаратом Кселода® може бути відновлено у повній дозі або скориговано згідно з рекомендаціями, зазначеними в таблиці 3. При розвитку ознак токсичності 4-го ступеня лікування слід припинити або тимчасово перервати до усунення або зменшення симптомів до 1-го ступеня, після чого застосування препарату можна відновити у дозі, що становить 50% від початкової. Пацієнт повинен негайно повідомити лікаря про небажані явища, що розвинулися в нього. Слід негайно припинити прийом препарату Кселода при виникненні токсичності важкого або середнього ступеня тяжкості. Якщо через токсичні явища було пропущено кілька прийомів препарату Кселода, то ці дози не заповнюються. Гематологічна токсичність Не слід призначати терапію капецитабіном пацієнтам, які мають початковий рівень нейтрофілів. Слід перервати лікування капецитабіном, якщо в ході позапланової оцінки лабораторних показників число нейтрофілів зменшилося нижче 1.0 х 109/л, а число тромбоцитів зменшилося нижче 75 х 109/л (гематологічна токсичність третього або четвертого ступеня). У наведеній нижче таблиці наведено рекомендації щодо зміни дози препарату Кселода у разі розвитку токсичних явищ, пов'язаних з його застосуванням. Таблиця 3. Схема корекції дози препарату Кселода® Ступінь токсичності NCIC* Зміна дози під час циклу терапії Корекція дози під час наступного циклу терапії (% від початкової дози) Ступінь 1 Продовжувати у тій же дозі Продовжувати у тій же дозі Ступінь 2 1-а поява Перервати терапію до дозволу до ступеня 0 - 1 100% Друга поява 75% 3-та поява 50% 4-та поява Повністю припинити терапію Не застосовується Ступінь 3 1-а поява Перервати терапію до дозволу до ступеня 0 - 1 75% Друга поява 50% 3-та поява Повністю припинити терапію Не застосовується Ступінь 4 l-oe поява Повністю припинити терапію АБО, якщо лікар вважає, що на користь пацієнта продовжувати лікування, перервати терапію до дозволу до ступеня 0 - 1 50% Друга поява Повністю припинити терапію Не застосовується *Відповідно до загальних критеріїв токсичності Групи з проведення клінічних досліджень Національного онкологічного інституту Канади (NCIC CTG, версія 1) або загальними термінологічними критеріями небажаних явищ Програми з оцінки протипухлинної терапії Національного онкологічного інституту США (СТСАЕ, версія 3). Критерії токсичності долонно-підошовного синдрому та гіпербілірубінемії докладно описані у розділі "Особливі вказівки". Загальні рекомендації при комбінованій терапії У разі виникнення явищ токсичності при проведенні комбінованої терапії слід дотримуватись рекомендацій щодо корекції дози препарату Кселода®, зазначених вище в таблиці 3, та відповідних рекомендацій в інструкціях щодо застосування інших препаратів. На початку циклу терапії, якщо очікується відстрочка з прийомом препарату Кселода або іншого препарату, слід відкласти прийом всіх препаратів доти, доки не будуть досягнуті умови для відновлення терапії всіма препаратами. Якщо під час проведення циклу комбінованої терапії явища токсичності, на думку лікаря, не пов'язані із застосуванням препарату Кселода®, терапію препаратом Кселода® слід продовжити, а дозу іншого препарату коригувати відповідно до рекомендацій інструкції щодо його застосування. Якщо інший препарат доводиться відмінити, лікування препаратом Кселода® можна продовжити, задовольняючи вимоги щодо відновлення терапії препаратом Кселода®. Ці рекомендації застосовуються до всіх показань та всіх спеціальних груп пацієнтів. Корекція дози в окремих випадках Порушення функції печінки у хворих з метастазами у печінку Не потрібна зміна початкової дози у хворих з метастазами у печінку та порушенням функції печінки легкого або середнього ступеня. Однак цих хворих слід ретельно спостерігати. Застосування препарату у пацієнтів з тяжкою печінковою недостатністю не вивчалось. Порушення функції нирок Рекомендується зменшення початкової дози до 75% від 1250 мг/м2 у хворих з початковою нирковою недостатністю середнього ступеня (КК 30-50 мл/хв, за формулою Cockroft-Gault), не потрібна корекція дози при початковій дозі 1000 мг/м2. У хворих з легким ступенем ниркової недостатності (КК 51-80 мл/хв) корекція початкової дози не потрібна. У разі виникнення у пацієнта небажаного явища 2-го, 3-го або 4-го ступеня тяжкості, необхідний його ретельний моніторинг і негайна перерва терапії з метою подальшої корекції дози препарату відповідно до рекомендацій, зазначених у таблиці 3. Якщо розрахований кліренскреати знизився під час проведення терапії до рівня менше 30 мл/хв, терапію препаратом Кселода слід припинити. Рекомендації щодо корекції дози препарату при нирковій недостатності середнього ступеня тяжкості відносяться як до монотерапії, так і до комбінованої терапії. Розрахунок дози вказаний у таблицях 1 та 2. Діти Безпека та ефективність препарату Кселода® у дітей не встановлені. Пацієнти похилого та старечого віку Корекція початкової дози при монотерапії препаратом Кселода не потрібна. Однак важкі небажані явища 3-го і 4-го ступеня, пов'язані з терапією, що проводилася, розвивалися у пацієнтів старше 80 років частіше, ніж у молодших. При використанні препарату Кселода® у комбінації з іншими протипухлинними препаратами у літніх пацієнтів (віком >65 років) небажані реакції 3-го та 4-го ступеня тяжкості, а також небажані реакції, що вимагали відміни терапії, відзначалися частіше, ніж у молодших. Рекомендується ретельний моніторинг стану хворих похилого віку. При лікуванні в комбінації з доцетакселом у пацієнтів віком 60 років і старших відзначалося збільшення частоти небажаних явищ 3-го та 4-го ступеня та серйозних небажаних явищ, пов'язаних з терапією. Для хворих віком 60 років і старше, які отримуватимуть комбінацію препарату Кселода з доцетакселом, рекомендується знизити початкову дозу препарату Кселода до 75% (950 мг/м2 2 рази на добу). Розрахунок дози наведено у таблиці 1. У разі відсутності проявів токсичності доза може бути збільшена до 1250 мг/м2 двічі на день. При лікуванні у комбінації з іринотеканом у пацієнтів віком 65 років та старших рекомендується знизити початкову дозу препарату Кселода до 800 мг/м2 2 рази на добу.ПередозуванняСимптоми гострого передозування включають нудоту, блювання, діарею, запалення слизової оболонки (мукозит), подразнення шлунково-кишкового тракту та кровотечі, а також пригнічення функції кісткового мозку. Лікування передозування має включати стандартний комплекс терапевтичних та підтримуючих заходів, спрямованих на корекцію клінічних симптомів та запобігання можливим ускладненням.Запобіжні заходи та особливі вказівкиПобічними реакціями, що обмежують дозу препарату, є діарея, біль у животі, нудота, стоматит та долоново-підошовний синдром. Необхідно ретельний медичний контроль за проявами токсичності у пацієнтів, які отримують терапію препаратом Кселода®. Більшість небажаних явищ оборотні і не вимагають повного відміни препарату, хоча може виникнути потреба в корекції дози або тимчасової відміни препарату. Діарея: лікування препаратом Кселода може викликати діарею, іноді важку. Хворих із важкою діареєю слід ретельно спостерігати, а при розвитку дегідратації необхідно проводити регідратацію та відшкодування втрати електролітів. Стандартні протидіарейні препарати (наприклад, лоперамід) слід призначати якомога раніше за медичними показаннями. Згідно з критеріями Національного онкологічного інституту Канади (NCIC СТС, версія 2) діарея 2 ступеня визначається як почастішання випорожнень до 4-6 разів на добу або стілець у нічний час; діарея 3 ступеня - як почастішання випорожнення до 7-9 разів на добу або нетримання та синдром мальабсорбції; діарея 4 ступеня - як почастішання випорожнення до 10 і більше разів на добу, поява видимої крові в стільці або необхідність парентеральної підтримуючої терапії. При необхідності слід зменшити дозу Кселоду. Дегідратація: дегідратацію слід попереджати або усувати на самому початку виникнення. Дегідратація може швидко розвинутися у хворих на анорексію, астенію, нудоту, блювоту або діарею. Дегідратація може стати причиною розвитку гострої ниркової недостатності, в окремих випадках з летальним кінцем, особливо у пацієнтів з порушенням функції нирок на момент початку терапії або у випадку, якщо пацієнт приймає капецитабін одночасно з препаратами, що мають нефротоксичну дію. При розвитку дегідратації 2 ступеня або вище лікування препаратом Кселода® слід негайно перервати та провести регідратацію. Лікування не можна відновлювати до завершення регідратації і усунення або корекції факторів, що викликали її. Дозу препарату слід модифікувати відповідно до рекомендацій для небажаних явищ, що призвели до дегідратації. Спектр кардіотоксичності при лікуванні капецитабіном аналогічний такому при використанні інших фторпіримідинів і включає інфаркт міокарда, стенокардію, аритмії, зупинку серця, серцеву недостатність та зміни на ЕКГ. Ці небажані явища більш характерні для хворих, що страждають на ІХС в анамнезі. Необхідно бути обережними у пацієнтів з аритмією та стенокардією в анамнезі. У ході терапії капецитабіном відзначався розвиток гіпо-або гіперкальціємії. Необхідно бути обережними у пацієнтів з раніше діагностованою гіпо- або гіперкальціємією. Необхідно дотримуватися обережності у пацієнтів із захворюваннями центральної та периферичної нервової системи (наприклад, за наявності метастазів у головному мозку та нейропатії), а також у пацієнтів з цукровим діабетом та порушеннями водноелектролітного балансу, оскільки в ході лікування капецитабіном можливе загострення даних захворювань. У поодиноких випадках несподівані важкі явища токсичності (наприклад, стоматит, діарея, нейтропенія та нейротоксичність), асоційовані з ФУ, зумовлені недостатньою активністю дигідропіримідиндегідрогенази (ДПД). Таким чином, не можна виключити зв'язок між зниженою активністю ДПД та більш вираженою, потенційно летальною токсичністю ФУ. Слід спостерігати пацієнтів щодо виникнення офтальмологічних ускладнень, таких як кератит або патологія рогівки, особливо у разі наявності порушень з боку органу зору в анамнезі. У разі розвитку ускладнень органу зору необхідно призначити відповідне лікування. Препарат Кселода може викликати розвиток таких серйозних шкірних реакцій як синдром Стівенса-Джонсона та токсичного епідермального некролізу. При розвитку тяжких шкірних реакцій на фоні застосування препарату Кселода прийом препарату слід припинити і не відновлювати. Проявом шкірної токсичності препарату Кселода є розвиток долоново-підошовного синдрому (синоніми - долонно-підошовна еритродизестезія або акральна еритема, спричинена хіміотерапією). Медіана часу до розвитку проявів токсичності у пацієнтів, які отримують монотерапію препаратом Кселода®, становить 79 днів (в діапазоні від 11 до 360 днів), а ступінь тяжкості варіює від 1 до 3 ступеня. Долонно-підошовний синдром 1-го ступеня не порушує повсякденної активності хворого і проявляється онімінням, дизестезіями/парестезіями, поколюванням або почервонінням долонь та/або підошв, дискомфортом. Ладонно-підошовний синдром 2-го ступеня характеризується хворобливим почервонінням і набряками кистей та/або стоп, причому викликаний цими симптомами дискомфорт порушує повсякденну активність пацієнта.Долоново-підошовний синдром 3-го ступеня визначається як волога десквамація, виразка, утворення пухирів та різкі болі в кистях та/або стопах, а також сильний дискомфорт, що унеможливлює для пацієнта будь-які види повсякденної діяльності. При виникненні долонно-підошовного синдрому 2-го або 3-го ступеня терапію препаратом Кселода слід перервати до зникнення симптомів або їх зменшення до 1-го ступеня. При виникненні синдрому 3-го ступеня наступні дози препарату Кселода повинні бути зменшені.При виникненні долонно-підошовного синдрому 2-го або 3-го ступеня терапію препаратом Кселода слід перервати до зникнення симптомів або їх зменшення до 1-го ступеня. При виникненні синдрому 3-го ступеня наступні дози препарату Кселода повинні бути зменшені.При виникненні долонно-підошовного синдрому 2-го або 3-го ступеня терапію препаратом Кселода слід перервати до зникнення симптомів або їх зменшення до 1-го ступеня. При виникненні синдрому 3-го ступеня наступні дози препарату Кселода повинні бути зменшені. Вітамін В6 (піридоксин) не рекомендується застосовувати для симптоматичного або вторинного профілактичного лікування долонно-підошовного синдрому при призначенні препарату Кселода у комбінації з цисплатином, оскільки він може знижувати ефективність цисплатину. Є дані щодо ефективності декспантенолу у профілактиці розвитку долонно-підошовного синдрому при терапії препаратом Кселода®. Препарат Кселода може викликати гіпербілірубінемію. Якщо у зв'язку з лікуванням препаратом Кселода відзначається гіпербілірубінемія >3.0хВГН (верхня межа норми) або підвищення активності печінкових амінотрансфераз (АЛТ, ACT) >2.5хВГН, лікування слід перервати. Проведення терапії можна відновити при зниженні концентрації білірубіну та активності "печінкових" амінотрансфераз нижчезазначених меж. У хворих, які одночасно приймають препарат Кселода і пероральні антикоагулянти - похідні кумарину, слід контролювати показники згортання (протромбіновий час або МНО) і відповідно добирати дозу антикоагулянту. Застосування препарату у пацієнтів похилого та старечого віку Частота токсичних явищ з боку шлунково-кишкового тракту у пацієнтів з колоректальним раком у віці 60-79 років, які отримували монотерапію препаратом Кселода, не відрізнялася від такої у загальній популяції хворих. У пацієнтів 80 років і старше оборотні небажані явища з боку шлунково-кишкового тракту 3-го та 4-го ступеня, такі як діарея, нудота та блювання, розвивалися частіше. У пацієнтів >65 років, які отримували комбіновану терапію капецитабіном та іншими протипухлинними препаратами, відзначалося збільшення частоти небажаних реакцій 3-го та 4-го ступеня тяжкості та небажаних явищ, які призводили до припинення терапії порівняно з пацієнтами молодше 65 років. При аналізі даних безпеки у пацієнтів >60 років, які отримували комбіновану терапію препаратом Кселода® та доцетакселом, відмічено збільшення частоти пов'язаних з терапією небажаних явищ 3-го та 4-го ступеня тяжкості, серйозних небажаних явищ та ранньої відміни терапії через небажані явища. порівняно з такими у пацієнтів, молодших 60 років. Ниркова недостатність Слід бути обережними при призначенні препарату Кселода® пацієнтам з нирковою недостатністю середнього ступеня тяжкості. Як і при лікуванні фторурацилом, частота розвитку пов'язаних з терапією небажаних явищ 3-го і 4-го ступеня тяжкості була вищою у пацієнтів з нирковою недостатністю середнього ступеня тяжкості (КК 30-50 мл/хв). Печінкова недостатність Пацієнти з печінковою недостатністю під час терапії препаратом Кселода повинні перебувати під ретельним медичним наглядом. Вплив порушення функції печінки, не обумовленої метастатичним ураженням печінки або тяжкою печінковою недостатністю, на розподіл препарату Кселода невідомий. Під час терапії препаратом Кселода® та як мінімум протягом 3-х місяців після її закінчення слід використовувати надійні методи контрацепції. Якщо вагітність настала у період проведення терапії, пацієнтка має бути поінформована про потенційну загрозу для плода. Поводження з невикористаним препаратом і препаратом з терміном придатності, що минув. Попадання лікарського препарату разом із відходами у довкілля має бути зведено до мінімуму. Не слід утилізувати препарат за допомогою стічних вод або разом із побутовими відходами. По можливості необхідно використовувати спеціальні системи для утилізації лікарських засобів. Вплив на здатність до керування автотранспортом та управління механізмами Препарат Кселода® має невеликий або помірний вплив на здатність керувати транспортними засобами, механізмами. Пацієнтам, у яких виникли такі небажані явища, як запаморочення, слабкість або нудота, слід утриматися від керування транспортними засобами, механізмами.Умови відпустки з аптекЗа рецептом
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
Склад, форма випуску та упаковкаСклад: Суміш глікоалколоїдів - соласонін (solasonine) та соламаргін (solamargine). Діючі речовини: ; глікозиди соласодину 0,001гр. Допоміжні речовини: саліцилова кислота 2,0гр; сечовина 1,0 гр.
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
Склад, форма випуску та упаковкаКаспули - 1 капс. Активні речовини: ленватиніб мезилат – 12,25 мг (еквівалентно 10,0 мг ленватинібу); допоміжні речовини: карбонат кальцію; манітол; целюлоза мікрокристалічна; гіпролоза; гіпозолоза низькозаміщена; тальк; оболонка з гіпромелози (гіпромелоза; титану діоксид; барвник заліза оксид жовтий (Е172); барвник заліза оксид червоний (Е172)); чорнило (шелак, барвник заліза оксид чорний (Е172), калію гідроксид, пропіленгліколь). Капсули 10мг. По 10 капсул в контурну осередкову упаковку (блістер) з алюмінієвої фольги, ламінованої полімером. По 3 блістери разом з інструкцією із застосування поміщають у картонну пачку. Місця розкриття картонної пачки заклеєні двома прозорими захисними стікерами.Опис лікарської формиКапсули розміром №4 з кришечкою червоно-оранжевого кольору та корпусом жовтого кольору, з нанесеним чорним чорнилом знаком "€" на кришечці та "LENV 10 mg" на корпусі, що містять гранули білого або майже білого кольору.Фармакотерапевтична групаПротипухлинний засіб - протеїнкінази інгібітор.ФармакокінетикаФармакокінетичні параметри ленватинібу вивчалися у здорових дорослих добровольців, дорослих пацієнтів з порушенням функції печінки та нирок, а також дорослих пацієнтів із солідними пухлинами. Всмоктування Ленватиніб швидко всмоктується після перорального прийому: час досягнення максимальної концентрації у плазмі (tmax) становить приблизно 1-4 години після прийому. Прийом їжі не впливає на рівень всмоктування, але уповільнює швидкість цього процесу. При прийомі препарату з їжею здоровими добровольцями досягнення максимальних концентрацій препарату у плазмі сповільнювалося на 2 години. Абсолютна біодоступність ленватинібу в організмі людини не визначена, проте дані дослідження балансу мас дозволяють припустити, що вона становить близько 85%. Ленватиніб показав хорошу біодоступність при пероральному прийомі собак (70,4%) і мавп (78,4%). Розподіл В умовах in vitro ленватиніб продемонстрував високий ступінь зв'язування з білками плазми людини, яка варіювалася від 98 до 99%. Препарат зв'язувався переважно з альбуміном і незначною мірою - з альфа-1-кислим глікопротеїном та гамма-глобуліном. Співвідношення концентрації ленватинібу in vitro у цільній крові та у плазмі варіювалося від 0,589 до 0,608 (0,1-10 мкг/мл мезилату). Ленватиніб є субстратом Р-глікопротеїну та білка резистентності раку молочної залози (BCRP) і не є субстратом білків-переносників органічних аніонів та катіонів (ОАТ1, ОАТ3, ОАТР1В1, ОАТР1В3, ОСТ1, ОСТ2) та білка-перенос. Медіана уявного обсягу розподілу (Vz/F) першої дози у пацієнтів варіювала від 50,5 л до 92 л і в цілому була пропорційна дозі, у групах від 3,2 до 32 мг. Аналогічно, медіана здається обсягу розподілу в стаціонарному стані (Vz/Fss), загалом, була пропорційна дозі і була в межах від 43,2 л до 121 л. Метаболізм У дослідженнях in vitro було показано, що ізофермент CYP3A4 є переважаючою (>80%) ізоформою цитохрому Р450, що бере участь у Р450-опосередкованому метаболізмі ленватинібу. Однак в експериментах in vivo показано, що вклад шляхів метаболізму, відмінних від Р450-опосередкованого, є значущим. Відповідно, in vivo індуктори та інгібітори ізоферменту CYP3A4 мали мінімальний вплив на експозицію ленватинібу. У мікросомах клітин печінки людини була виявлена деметильована форма ленватинібу (М2), яка є основним метаболітом препарату. Метаболіти М2 і М3 (виявлені в калових масах людини) утворюються з М2 і ленватинібу відповідно за участю альдегідоксидази. За даними радіохроматографічного дослідження зразків плазми крові, зібраних за період до 24 годин після прийому ленватинібу, незмінений ленватиніб генерував 97% радіоактивності, тоді як метаболіт М2 - лише 2,5%. Аналіз площі під кривою "концентрація-час" AUQ0-inf) показав, що радіоактивність ленватинібу становила 60% та 64% від загальної радіоактивності плазми та цільної крові відповідно. Дослідження балансу маси та екскреції ленватинібу показали, що препарат піддається активному метаболізму в організмі людини. Основні ідентифіковані шляхи метаболізму препарату у людини включають: окислення, опосередковане альдегідоксидазою, деметилювання за участю ізоферменту CYP3A4, кон'югацію з глутатіоном при елімінації О-арилової (хлорбензилової) групи та комбінації цих механізмів з подальшою біотрансформацією. цистеїнового залишку, а також внутрішньомолекулярне перегрупування цистеїніл-гліцинового та цистеїнового кон'югатів з подальшою димеризацією. Ідентифікація перерахованих метаболічних механізмів в умовах in vivo узгоджується з результатами досліджень in vitro із використанням біоматеріалів, отриманих у людини. Дослідження білків-переносників in vitro Для наступних транспортних білків клінічно значуще інгібування було виключено на основі закінчення збору даних при концентрації напівмаксимального інгібування IС50> 50 х Сmах незв'язаних. Ленватиніб показав мінімальну або відсутню інгібуючу активність по відношенню до Р-глікопротеїн-опосередкованого та BCRP-опосередкованого переносу. Аналогічно, індукції експресії Р-глікопротеїну та мРНК не спостерігалося. Ленватиніб показав мінімальний або відсутній інгібуючого ефекту на ОАТР1В3. Ленватиніб не пригнічує активність альдегідоксидази в цитозолях печінки людини. Виведення Після досягнення Смах, концентрація ленватинібу в плазмі крові знижується біекспоненційно. Період напіввиведення ленватинібу у фазі елімінації становить приблизно 28 годин. Після введення 6 пацієнтам із солідними пухлинами радіоактивно-міченого ленватинібу, приблизно 2/3 від введеної дози виводилося через кишечник та 1/4 – через нирки. Переважним метаболітом в екскретах був метаболіт М3 (близько 17% від дози), за яким слідували метаболіти М2' (близько 11% від дози) та М2 (близько 4,4% від дози). Лінійність/нелінійність Пропорційність показників дозі препарату та накопичення препарату в організмі У пацієнтів із солідними пухлинами, які отримували одноразові та багаторазові дози ленватинібу один раз на добу, показники системної експозиції препарату (Сmах та AUC) зростали прямо пропорційно до підвищення його дози від 3,2 до 32 мг один раз на добу. У рівноважному стані ленватиніб продемонстрував мінімальну здатність накопичувати в організмі. На тлі введення препарату у вказаному діапазоні доз медіана індексу накопичення (Rac) варіювалася від 0,96 (20 мг) до 1,54 (6,4 мг). Фармакокінетика в окремих груп патентів Пацієнти з печінковою недостатністю Фармакокінетика ленватинібу вивчалася у 6 пацієнтів з легкою та середньою мірою тяжкості печінкової недостатністю (клас А та В за шкалою Чайлд-П'ю, відповідно), які отримували препарат в одноразових дозах по 10 мг. У 6 пацієнтів із тяжкою печінковою недостатністю (клас С за шкалою Чайлд-П'ю) препарат застосовувався у дозі 5 мг. Контрольна група включала 8 здорових добровольців зі подібними демографічними показниками, які отримували ленватиніб у дозі 10 мг. Медіана періоду напіввиведення препарату мала порівняні значення у пацієнтів з легким, помірним та тяжким ступенем печінкової недостатності, варіюючись від 26 до 31 години, і була аналогічною у здорових добровольців. Частина дози ленватинібу, виведеної нирками, була низька у всіх когортах пацієнтів (менше 2,16%). Рівень експозиції ленватинібу, який оцінювався при використанні скоригованих за дозою показників AUC0-t та AUC0-inf у пацієнтів з легким, середнім та тяжким ступенем печінкової недостатності становив приблизно 119%, 107% та 180% (відповідно) від рівня експозиції препарату у пацієнтів нормальною функцією печінки. Невідомо, чи існує зміна у зв'язуванні з білками плазми у пацієнтів із печінковою недостатністю. Пацієнти з нирковою недостатністю Фармакокінетика ленватинібу вивчалася у 6 пацієнтів з легким, середнім та тяжким ступенем ниркової недостатності, які отримували препарат в одноразових дозах по 24 мг. Група порівняння включала 8 здорових добровольців зі схожими демографічними показниками. Дослідження ленватинібу у пацієнтів із хронічними захворюваннями нирок у термінальній стадії не проводились. Рівень експозиції ленватинібу, що оцінювався за показником AUC0-inf. У пацієнтів з легким, середнім та тяжким ступенем ниркової недостатності становив 101%, 90% та 122% (відповідно) від такого у пацієнтів з нормальною функцією нирок. Невідомо, чи існує зміна у зв'язуванні з білками плазми у пацієнтів із нирковою недостатністю. Вплив віку, статі, маси тіла та расової приналежності Результати популяційного фармакокінетичного аналізу показали, що у пацієнтів, які отримували ленватиніб у дозах до 24 мг один раз на добу, вік, стать, маса тіла та расова приналежність не впливають на кліренс препарату. Діти Дослідження ленватинібу в дітей віком не проводились.ФармакодинамікаЛенватиніб є мультикіназним інгібітором, який показав антиангіогенну активність in vitro та in vivo, а також пряме гальмування росту пухлини у моделях in vitro. Механізм дії Ленватиніб є інгібітором рецепторів тирозинкіназ, що вибірково пригнічує кіназну активність рецепторів фактора росту ендотелію судин (VEGF) - VEGFR1 (FLT1), VEGFR2 (KDR) та VEGFR3 (FLT4). Також ленватиніб має інгібуючу дію на інші рецептори тирозинкіназ, задіяні в проангіогенних та онкогенних механізмах, включаючи рецептори фактора росту фібробластів (FGFR1, 2, 3 та 4), альфа-рецептор тромбоцитарного фактора росту (PDGFRα). Підвищена антиангіогенна та протипухлинна активність спостерігалася при вивченні комбінації ленватинібу з еверолімусом у доклінічних моделях. Взаємозв'язок появи артеріальної гіпертензії на фоні лікування ленватинібом з особливостями його механізму дії окремо не вивчався, але, ймовірно, розвиток гіпертензії пов'язаний з інгібуванням рецептора фактора зростання ендотелію судин (VEGFR) другого типу, VEGFR 2. Аналогічно, не вивчався взаємозв'язок особливостей механізму дії ленватинібу з розвитком протеїнурії, імовірно, її виникнення зумовлено інгібуванням рецепторів VEGFR 1 і VEGFR 2 у підоцитах ниркового клубочка. Механізм дії ленватинібу на гіпотиреоз не з'ясований. Клінічна ефективність Ефективність препарату Ленвіма® при лікуванні диференційованого раку щитовидної залози, рефрактерного до радіоактивного йоду була підтверджена в ході багатоцентрового рандомізованого, подвійного-сліпого, плацебо-контрольованого клінічного дослідження за участю 392 пацієнтів, в якому кінцеві точки оцінки. а також загальна частота відповіді на лікування та загальне виживання. Ефективність препарату Ленвіма® при застосуванні в монотерапії або в комбінації з еверолімусом для лікування неоперабельної прогресуючої або метастатичної нирково-клітинної карциноми, була підтверджена в ході багатоцентрового, рандомізованого, відкритого клінічного дослідження за участю 153 пацієнтів, в якому кінцеві точки оцінки. (ВБП), а також загальне виживання та частота об'єктивної відповіді на лікування за оцінкою дослідника, у групі, що застосовує комбінацію ленватинібу з еверолімусом проти груп монотерапії ленватинібом та монотерапії еверолімусом. Подовження інтервалу QT Дослідження впливу ленватинібу на інтервал QT у здорових добровольців показало, що прийом одноразових доз ленватинібу 32 мг не збільшує тривалість інтервалу QT/QTc, проте випадки подовження інтервалу QT/QTc частіше зустрічалися у групі ленватинібу порівняно з групою плацебо.Показання до застосуванняПрепарат Ленвіма® показаний: для терапії пацієнтів з прогресуючою місцево-поширеною або метастатичною диференційованою (папілярною, фолікулярною, клітин Гюртле) карциномою щитовидної залози, рефрактерною до радіоактивного йоду; у комбінації з еверолімусом для терапії пацієнтів з поширеною нирковоклітинною карциномою, після одного попереднього курсу таргетної терапії інгібіторами рецепторів фактора зростання ендотелію судин.Протипоказання до застосуванняГіперчутливість до діючої речовини або до інших компонентів препарату. Вагітність та період грудного вигодовування. Дитячий вік до 18 років (дані щодо ефективності та безпеки для цієї категорії пацієнтів відсутні). Хронічні захворювання нирок у термінальній стадії (дані щодо ефективності та безпеки для даної категорії пацієнтів відсутні). З обережністю Пацієнти з гіпертензією. Пацієнти з тяжким ступенем печінкової недостатності. Пацієнти з тяжким ступенем ниркової недостатності. Пацієнти з артеріальною тромбоемболією в анамнезі за попередні 6 місяців. Перенесені хірургічні операції чи променева терапія. Пацієнти старші 75 років. Пацієнти з вродженим синдромом подовженого інтервалу QT, застійною серцевою недостатністю або брадіаритмією, а також пацієнти, які одночасно одержують лікарські препарати, що подовжують інтервал QT (необхідний моніторинг електрокардіографічних показників).Вагітність та лактаціяІнформація, наведена нижче, стосується застосування ленватинібу. При застосуванні в комбінації з еверолімусом прочитайте також діючу інструкцію з медичного застосування еверолімусу. Жінки дітородного віку Жінкам дітородного віку слід оберігатися від настання вагітності, використовуючи ефективні методи контрацепції під час застосування ленватинібу та протягом щонайменше одного місяця після завершення лікування. На даний момент невідомо, чи ленватиніб знижує ефективність гормональної контрацепції, тому рекомендується додатково використовувати бар'єрні методи контрацепції. Вагітність Інформація щодо застосування ленватинібу у вагітних жінок не доступна. При введенні щурам та кроликам ленватиніб мав ембріотоксичний та тератогенний ефект. Ленватиніб не слід застосовувати під час вагітності. Період грудного вигодовування Невідомо, чи виділяється ленватиніб із грудним молоком людини. Ленватиніб та його метаболіти екскретуються з грудним молоком щурів. Через потенційні несприятливі ефекти для немовляти, грудне вигодовування слід припинити під час прийому матір'ю ленватинібу. Фертильність Вплив ленватинібу на фертильність людини не вивчений. Ведення препарату щурам, собакам і мавпам супроводжувалося токсичним впливом на яєчка та яєчники.Побічна діяУ клінічних дослідженнях у пацієнтів з диференційованим раком щитовидної залози, рефрактерним до радіоактивного йоду, та нирково-клітинною карциномою було виявлено схожі небажані реакції. Найчастіші небажані реакції у пацієнтів з нирково-клітинною карциномою (≥ 30% випадків) включали діарею (80,6%), стомлюваність (59,7%), зниження апетиту (53,2%), блювання (48,4) %), нудоту (45,2%), артеріальну гіпертензію (40,3%), гіпертригліцеридемію (40,3%), кашель (37,1%), стоматит (35,5%), периферичний набряк (33,9%) %), зниження маси тіла (33,9%), диспное (30,6%), та гіперхолестеринемію (35,3%). Артеріальна гіпертензія здебільшого розвивалася на початку лікування ленватинібом. Найбільш важливими серйозними небажаними реакціями були порушення функції нирок та ниркова недостатність (11,3%), серцева недостатність (1,6%), внутрішньомозкова кровотеча (1,6%) та інфаркт міокарда (1,6%). Серед 458 пацієнтів з диференційованим раком щитовидної залози, рефрактерним до радіоактивного йоду, небажані явища призводили до зниження дози ленватинібу у 65,1% випадків та до повної відміни препарату – у 21,0% випадків. Найбільш частими небажаними реакціями, які були причиною зниження дози препарату (більш ніж у 5% пацієнтів), були артеріальна гіпертензія, протеїнурія, діарея, стомлюваність, синдром долонно-підошовної еритродизестезії, зменшення маси тіла, зниження апетиту та нудота. Найчастіші небажані реакції, що призводили до відміни препарату, включали протеїнурію, астенію, артеріальну гіпертензію, тромбоемболію легеневої артерії інсульт та діарею. Серед 62 пацієнтів, які отримали ленватиніб 18 мг у комбінації з еверолімусом 5 мг, небажані явища призводили до зниження доз препаратів у 67,7% випадків та до повного їх скасування – у 29,0% випадків (у 18 пацієнтів). Найчастішими небажаними реакціями, які були причиною зниження доз ленватинібу та еверолімусу (більш ніж у 5% пацієнтів), були діарея (21,0%), тромбоцитопенія (6,5%) та блювання (6,5%). У таблиці 2 наведені побічні реакції, виявлені у пацієнтів з диференційованим раком щитовидної залози, рефрактерним до радіоактивного йоду, та нирково-клітинною карциномою під час клінічних досліджень. Частота виникнення визначалася як: дуже часто (≥ 1/10), часто (≥ 1/100 < 1/10) та нечасто (≥ 1/1000 < 1/100). У межах кожної категорії частоти небажані реакції представлені порядку зниження ступеня тяжкості. Таблиця 2. Побічні реакції, виявлені під час клінічних досліджень Клас систем та органів (відповідно до класифікації MedDRA*) Дуже часто Часто Не часто Інфекційні та паразитарні захворювання Інфекція сечовивідних шляхів Перінеальний абсцес Порушення з боку крові та лімфатичної системи Тромбоцитопенія (включаючи зниження кількості тромбоцитів у крові) Лімфопенія (включаючи зниження кількості лімфоцитів у крові) Інфаркт селезінки Порушення з боку ендокринної системи Гіпотиреоз Підвищення рівня ТТГ у крові Порушення з боку обміну речовин та харчування Гіпокальціємія Гіперкалесіємія (включаючи підвищення рівня холестерину в крові) Гіпокаліємія Зниження апетиту Зниження маси тіла Зневоднення Гіпомагніємія (включаючи зниження рівня магнію в крові) Порушення психіки Безсоння Порушення з боку нервової системи Запаморочення Головний біль Дисгевзія Гостре порушення мозкового кровообігу Синдром оборотної задньої енцефалопатії Монопарез Минуще порушення мозкового кровообігу Порушення з боку серця Інфаркт міокарда (включаючи гострий інфаркт міокарда) Серцева недостатність Подовження інтервалу QT Зниження фракції викиду Порушення з боку судин Кровотеча (включаючи носову кровотечу, кровохаркання, гематурію, синець, гематохезію, кровоточивість ясен, петехії, легеневу кровотечу, ректальну кровотечу, присутність крові в сечі, гематому, вагінальна кровотеча, кон'юнктивальна кровотеча, кровотеча, кровотеча, кровотеча, , підвищення схильності до утворення синців, кровотеча після проведення медичних маніпуляцій, пурпура, шкірний крововилив, розрив аневризми, артеріальна кровотеча, очна крововилив, шлункова кровотеча, гастродуоденальна кровотеча, шлунково-кишкова кровотеча, кровотеча, з нігтьового ложа, плевральна кровотеча, постменопаузальна кровотеча, геморагічний проктит, гематому нирки,кровотеча з селезінки, крововиливу біля основи нігтів, субарахноїдальний крововилив, кровотеча з трахеї, кровотеча з тканин пухлини) † Тромбоемболія легеневої артерії+ Порушення з боку дихальної системи, органів грудної клітки та середостіння. Дисфонія Тромбоемболія легеневої артерії† Порушення з боку шлунково-кишкового тракту Діарея Біль у животі (включаючи дискомфорт у черевній порожнині, біль у нижньому відділі живота, біль у верхньому відділі живота, болючість живота при пальпації, дискомфорт в епігастральній ділянці) Блювота нудота , запалення слизових оболонок) Біль у порожнині рота (включаючи глосодинію, біль у орофарингеальній ділянці) Запор Диспепсія Сухість слизової оболонки порожнини рота Фістула прямої кишки Метеоризм Порушення з боку печінки та жовчовивідних шляхів Підвищення активності аспартатамінотрансферази Гіпоальбумінемія Підвищення активності аланінам інотрансферази Підвищення активності лужної фосфатази Порушення функції печінки Підвищення активності гамма-глутамілтрансферази Підвищення концентрації білірубіну в крові Пошкодження клітин печінки/гепатит (включаючи лікарсько-індуковане ураження печінки, стеатоз печінки, холестатичне ураження печінки) Порушення з боку шкіри та підшкірних тканин Синдром долонно-підошовної еритродизестезії Долонева еритема Висип Алопеція Гіперкератоз Порушення з боку скелетно-м'язової та сполучної тканини Біль у спині Артралгія Міалгія Біль у кінцівках Кістково-м'язовий біль Порушення з боку нирок та сечовивідних шляхів Протеїнурія Епізоди ниркової недостатності (включаючи гостру преренальну недостатність, гостру ниркову недостатність, некроз ниркових канальців)+ Порушення функції нирок Підвищення концентрації креатиніну в крові Підвищення концентрації сечовини у крові Загальні розлади та порушення у місці введення Втома Астенія Периферичний набряк Почуття дискомфорту * MedDRA (Medical Dictionary for Regulatory Activities) – медичний словник для нормативно-правової діяльності. † - включаючи випадки з летальним кінцем. Опис окремих небажаних реакцій Артеріальна гіпертензія Під час основного клінічного дослідження у пацієнтів з диференційованим раком щитовидної залози артеріальна гіпертензія (включаючи гіпертонічний криз, підвищення діастолічного артеріального тиску та підвищення артеріального тиску) була зареєстрована у 72,8% пацієнтів, які отримували ленватиніб, та у 16,0% пацієнтів із групи плацебо . Медіана тривалість часу до виникнення артеріальної гіпертензії у пацієнтів із групи ленватинібу становила 16 днів. Артеріальна гіпертензія 3-го і більш високих ступенів тяжкості (включаючи один клінічний випадок 4-го ступеня тяжкості) мала місце у 44,4% пацієнтів, які отримували ленватиніб, та у 3,8% пацієнтів, які отримували плацебо. У більшості випадків мало місце зменшення або зникнення небажаного явища після тимчасового припинення лікування ленватинібом (13,0% пацієнтів) або зниження дози препарату (13,4% пацієнтів). У 1,1% пацієнтів артеріальна гіпертензія була причиною повного скасування ленватинібу. У ході клінічного дослідження у пацієнтів з нирково-клітинною карциномою артеріальна гіпертензія (включаючи гіпертонічний криз, підвищення діастолічного артеріального тиску та підвищення артеріального тиску) була зареєстрована у 41,9% пацієнтів, які отримували ленватиніб у комбінації з еверолімусом (включаючи 12,9% випадків 3 -й та 4-го ступеня тяжкості), у 48,1% пацієнтів з групи монотерапії ленватинібом (включаючи 17,3% випадків 3-го та 4-го ступеня тяжкості) та у 10,0% пацієнтів з групи монотерапії еверолімусом (включаючи 2,0% випадків 3-го та 4-го ступеня тяжкості). Медіана тривалості часу до виникнення артеріальної гіпертензії будь-якої або вище 3-го ступеня тяжкості у пацієнтів, які отримували ленватиніб у комбінації з еверолімусом, становила 4,9 і 6,9 тижнів відповідно. Випадків артеріальної гіпертензії 4-го та 5-го ступенів тяжкості, викликаної терапією, або яка була причиною повного скасування терапії, не зареєстровано. Протеїнурія Під час основного клінічного дослідження у пацієнтів з диференційованим раком щитовидної залози протеїнурія була зареєстрована у 33,7% пацієнтів, які отримували ленватиніб, та у 3,1% пацієнтів із групи плацебо. Медіана тривалість часу до виникнення протеїнурії становила 6,7 тижнів. Протеїнурія 3-го ступеня тяжкості мала місце у 10,7% пацієнтів, які отримували ленватиніб, і в жодного з пацієнтів, які отримували плацебо. У більшості випадків мало місце зменшення виразності або зникнення небажаного явища після тимчасового зупинення лікування ленватинібом (16,9% пацієнтів) або зниження дози препарату (10,7% пацієнтів). Протеїнурія була причиною повного скасування ленватинібу у 0,8% пацієнтів. У ході клінічного дослідження у пацієнтів з нирково-клітинною карциномою протеїнурія була зареєстрована у 30,6% пацієнтів, які отримували ленватиніб у комбінації з еверолімусом (включаючи 8,1% випадків 3-го ступеня тяжкості та вище), у 30,8% пацієнтів з групи монотерапії ленватинібом (включаючи 19,2% випадків 3-го ступеня тяжкості та вище) та у 14,0% пацієнтів із групи монотерапії еверолімусом (включаючи 2,0% випадків 3-го ступеня тяжкості та вище). Медіана тривалості часу до виникнення протеїнурії будь-якої або вище 3-го ступеня тяжкості у пацієнтів, які отримували ленватиніб у комбінації з еверолімусом, становила 6,1 і 20,1 тижнів відповідно. Випадків протеїнурії 4-го та 5-го ступенів тяжкості, викликаної терапією, не зареєстровано. Протеїнурія була причиною повного скасування терапії у 4,8% пацієнтів. Гепатотоксична дія Під час основного клінічного дослідження у пацієнтів з диференційованим раком щитовидної залози найчастіші небажані реакції з боку печінки включали гіпоальбумінемію (9,6% пацієнтів із групи ленватинібу та 1,5% пацієнтів із групи плацебо), підвищення активності ферментів печінки – аланінам та нотрансферази ( 7,7% пацієнтів із групи ленватинібу та 0% пацієнтів із групи плацебо) та аспартатамінотрансферази (6,9% пацієнтів із групи ленватинібу та 1,5% пацієнтів із групи плацебо), а також підвищення концентрації білірубіну в крові (1,9% пацієнтів із групи ленватинібу та 0% пацієнтів із групи плацебо). Медіана тривалість часу до виникнення порушень з боку печінки у пацієнтів із групи ленватинібу становила 12,1 дня. Небажані явища з боку печінки 3-го та більш високих ступенів тяжкості (включаючи один випадок печінкової недостатності 5-го ступеня тяжкості) мала місце у 5,4% пацієнтів, які отримували ленватиніб, та у 0,8% пацієнтів, які отримували плацебо. Небажані явища з боку печінки призводили до тимчасового припинення лікування у 4,6% пацієнтів, до зниження дози ленватинібу – у 2,7% пацієнтів та до повної відміни препарату – у 0,4% пацієнтів. У ході клінічного дослідження у пацієнтів з нирково-клітинною карциномою, які отримували ленватиніб у комбінації з еверолімусом, найчастіші небажані реакції з боку печінки включали підвищення активності ферментів печінки (аланінамінотрансферази - у 9,7% випадків, аспартатамінотрансферази - у 4,8%. фосфатази – у 4,8% випадків та білірубіну – у 3,2% випадків). Медіана тривалості часу до виникнення порушень з боку печінки будь-якої або вище 3-го ступеня тяжкості у пацієнтів, які отримували ленватиніб у комбінації з еверолімусом, становила 6,7 та 14,2 тижнів відповідно. Випадки порушень з боку печінки 3-го ступеня тяжкості зареєстровані у 32% пацієнтів, які отримували ленватиніб у комбінації з еверолімусом. Випадків 4-го та 5-го ступенів тяжкості, викликаних терапією, не зареєстровано. Порушення з боку печінки були причиною переривання або зниження дози препаратів у 1,6% та 1,6% випадків, відповідно, а також призводили до повного скасування терапії у 3,2% пацієнтів. Серед 1114 пацієнтів, які отримували ленватиніб, було виявлено 3 (0,3%) випадки печінкової недостатності з летальним кінцем. Один із них мав місце у пацієнта з відсутністю метастазів у печінці. У одного пацієнта без метастазів у печінці також було діагностовано гострий гепатит. Кровотечі У ході клінічного дослідження у пацієнтів з диференційованим раком щитовидної залози кровотечі було зареєстровано у 34,9% пацієнтів, які отримували ленватиніб, та у 18,3% пацієнтів із групи плацебо. Види кровотеч, частота яких у групі ленватинібу була на ≥0,75% вище, ніж у групі плацебо, включали: носову кровотечу (11,9%), гематурію (6,5%), синець (4,6%), кровотечу з ясен (2,3%), гематохезію (2,3%), кровотеча із прямої кишки (1,5%), гематому (1,1%), гемороїдальна кровотеча (1,1%), кровотеча із гортані (1 ,1%), петехію (1,1%) та крововилив у пухлину головного мозку (0,8%). При корекції з урахуванням у 4 рази більшої тривалості експозиції ленватинібу порівняно з плацебо, наступні реакції відбувалися рідше у групі ленватинібу, ніж у групі плацебо: кровохаркання (0,05 епізодів / пацієнто-років у групі ленватинібу проти 0,21 епізодів / пацієнто-років у групі плацебо) та легеневе кровотеча (0,02 епізодів / у групі ленватинібу проти 0,09 епізодів / пацієнто-років у групі плацебо). Медіана тривалості часу до першого епізоду кровотечі у пацієнтів із групи ленватинібу становила 10,1 тижня. При порівнянні групи ленватинібу та групи плацебо не було виявлено відмінностей щодо частоти виникнення серйозних небажаних явищ (3,4% та 3,8%), небажаних явищ, що зажадали дострокового припинення лікування (1,1% та 1,5%), а також небажаних явищ, що призвели до призупинення прийому ленватинібу (3,4% та 3,8%) або до зниження його дози (0,4% та 0%). У ході клінічного дослідження у пацієнтів з нирково-клітинною карциномою кровотечі були зареєстровані у 38,7% пацієнтів, які отримували ленватиніб у комбінації з еверолімусом (включаючи 8,1% випадків 3-го ступеня тяжкості та вище). Реакції, що виникали з частотою понад 2,0%, включали носову кровотечу (22,6%), гематурію (4,8%), гематому (3,2%) та шлункову кровотечу (3,2%). Медіана тривалості часу до першого епізоду кровотечі будь-якої або вище 3-го ступеня тяжкості у пацієнтів, які отримували ленватиніб у комбінації з еверолімусом, становила 10,2 і 7,6 тижнів відповідно. Частота виникнення серйозних кровотеч (внутрішньомозковий крововилив, шлункова кровотеча та гемартроз) склала 4,8%. Скасування терапії через кровотечі зареєстровано у 3,2% пацієнтів, які отримували ленватиніб у комбінації з еверолімусом. Серед 1114 пацієнтів, які отримували ленватиніб, було виявлено 3 (0,3%) пацієнтів з кровотечами 4-го ступеня тяжкості та 5 (0,4%) пацієнтів з кровотечами 5-го ступеня тяжкості, включаючи артеріальну кровотечу, геморагічний інсульт, крововилив у пухлина головного мозку, кровохаркання та кровотеча з тканин пухлини. У дослідженні у пацієнтів з нирково-клітинною карциномою, був зареєстрований один випадок летального результату через внутрішньомозковий крововилив у групі пацієнтів, які отримували ленватиніб у комбінації з еверолімусом і один випадок летального результату через внутрішньочерепний крововилив у групі пацієнтів, які отримували ленватиніб у моно. Гіпокальціємія У ході клінічного дослідження у пацієнтів з диференційованим раком щитовидної залози гіпокальціємія була зареєстрована у 12,6% пацієнтів, які отримували ленватиніб, та у жодного з пацієнтів, які отримували плацебо. Медіана тривалості часу до першого виявлення гіпокальціємії у пацієнтів із групи ленватинібу становила 11,1 тижня. Гіпокальціємія 3-го та 4-го ступеня тяжкості мала місце у 5,0% пацієнтів, які отримували ленватиніб, та жодного з пацієнтів, які отримували плацебо. У більшості випадків гіпокальціємія усувалася в результаті підтримуючого лікування, не призводячи до необхідності припинення лікування або зниження дози ленватинібу (що мало місце у 1,5% і у 1,1% пацієнтів, відповідно). У одного пацієнта з гіпокальціємією 4-го ступеня тяжкості прийом ленватинібу було скасовано. У ході клінічного дослідження у пацієнтів з нирково-клітинною карциномою гіпокальціємія була зареєстрована у 8,1% пацієнтів, які отримували ленватиніб у комбінації з еверолімусом (включаючи 3,2% випадків 3-го ступеня тяжкості та вище), у 5,8% пацієнтів, отримували ленватиніб у монотерапії (жодного випадку 3-го ступеня тяжкості та вище) та у 4,0% пацієнтів, які отримували еверолімус у монотерапії (жодного випадку 3-го ступеня тяжкості та вище). Медіана тривалості часу до першого виявлення гіпокальціємії будь-якої або вище 3-го ступеня тяжкості у пацієнтів, які отримували ленватиніб у комбінації з еверолімусом, становила 28,3 і 45,9 тижнів відповідно. Зареєстровано один випадок гіпокальціємії 4-го ступеня тяжкості, спричиненої терапією. Гіпокальціємія не призводила до припинення лікування, зниження дози препаратів або їх скасування. Підвищення рівня ТТГ у крові У ході клінічного дослідження у пацієнтів з нирково-клітинною карциномою гіпотиреоз був зареєстрований у 24% пацієнтів, які отримували ленватиніб у комбінації з еверолімусом, у 37% пацієнтів, які отримували ленватиніб у монотерапії та у 2% пацієнтів, які отримували еверолімус у монотерапії. Всі випадки гіпотиреозу були 1-го або 2-го ступеня тяжкості. Більше того, 75% пацієнтів, які отримували ленватиніб у комбінації з еверолімусом, не отримували екзогенної замісної терапії і серед них 71% мали нормальний рівень ТТГ на етапі включення до дослідження. У пацієнтів із нормальним рівнем ТТГ у 63% випадків спостерігалося його підвищення у пацієнтів, які отримували ленватиніб у комбінації з еверолімусом, проти жодного випадку у групі монотерапії еверолімусом. Особливі групи пацієнтів Вплив віку Клінічні дані щодо застосування у дітей зараз недоступні. Даних щодо застосування у пацієнтів старше 75 років з нирково-клітинною карциномою недостатньо. Однак пацієнти старше 75 років з диференційованим раком щитовидної залози мали більш високу ймовірність розвитку артеріальної гіпертензії 3-го або 4-го ступеня тяжкості, протеїнурії, зниження апетиту та дегідратації. У пацієнтів старше 65 років з нирково-клітинною карциномою відмінностей у частоті виникнення небажаних реакцій 3-го та 4-го ступеня не спостерігалося. Вплив статі У пацієнтів жіночої статі з диференційованим раком щитовидної залози спостерігалося підвищення частоти виникнення артеріальної гіпертензії (включаючи випадки 3-го та 4-го ступеня тяжкості), протеїнурії та синдрому долонно-підошовної еритродизестезії, а у пацієнтів чоловічої статі також випадків гастроінтестинальної перфорації та утворення фістул. У пацієнтів з нирково-клітинною карциномою відмінностей у частоті виникнення небажаних реакцій 3-го та 4-го ступеня залежно від статі не спостерігалося. Вплив расової приналежності Даних щодо застосування у пацієнтів азіатської раси з нирково-клітинною карциномою недостатньо. Однак у порівнянні з пацієнтами європеоїдної раси, пацієнти азіатського походження з диференційованим раком щитовидної залози мали більш високу частоту виникнення периферичних набряків, артеріальної гіпертензії, стомлюваності, синдрому долонно-підошовної еритродизестезії, протеїнурії, тромбог. Пацієнти з наявністю артеріальної гіпертензії в анамнезі У пацієнтів з диференційованим раком щитовидної залози з наявністю артеріальної гіпертензії на етапі включення в дослідження була виявлена більш висока частота епізодів артеріальної гіпертензії 3-го або 4-го ступеня тяжкості, протеїнурії, діареї та дегідратації, а також мала місце тенденція до більш серйозної течії , артеріальної гіпотензії, тромбоемболії легеневої артерії, злоякісного плеврального випоту, фібриляції передсердь та симптомів з боку шлунково-кишкового тракту (болів у животі, діареї та блювання). У пацієнтів з нирково-клітинною карциномою з наявністю артеріальної гіпертензії на етапі включення в дослідження було виявлено більш високу частоту епізодів дегідратації, стомлюваності та артеріальної гіпертензії 3-го або 4-го ступеня тяжкості. Пацієнти з наявністю діабету в анамнезі У пацієнтів з нирково-клітинною карциномою з наявністю діабету на етапі включення в дослідження було виявлено більш високу частоту артеріальної гіпертензії, гіпертригліцеридемії та гостру ниркову недостатність 3-го або 4-го ступеня тяжкості. Пацієнти з порушенням функції печінки Даних щодо застосування у пацієнтів з нирково-клітинною карциномою з порушенням функції печінки на етапі включення до дослідження недостатньо. Однак пацієнти з диференційованим раком щитовидної залози з порушенням функції печінки мали вищу частоту артеріальної гіпертензії та синдрому долонно-підошовної еритродизестезії, а також вищу частоту артеріальної гіпертензії та астенії, стомлюваності та гіпокальціємії 3-го або 4-го ступеня. з нормальною функцією печінки. Пацієнти з порушенням функції нирок У пацієнтів з диференційованим раком щитовидної залози з порушенням функції нирок на етапі включення в дослідження, частіше виявлялися такі небажані явища 3-го або 4-го ступеня тяжкості, як артеріальна гіпертензія, протеїнурія, стомлюваність, стоматит, периферичні набряки, тромбоцит інтервалу QT, гіпотиреоз, гіпонатріємія, підвищення рівня ТТГ та пневмонія у порівнянні з пацієнтами без порушення функції нирок. Крім того, у цих пацієнтів найчастіше зустрічалися небажані явища з боку нирок, а також відзначалася тенденція до підвищення частоти порушень печінки. У пацієнтів з нирково-клітинною карциномою з порушенням функції нирок на етапі включення до дослідження, частіше спостерігалася стомлюваність 3-го ступеня тяжкості. Пацієнти з масою тіла менше 60 кг Даних щодо застосування у пацієнтів з масою тіла менше 60 кг із нирково-клітинною карциномою недостатньо. Однак, пацієнти з диференційованим раком щитовидної залози зі зниженою масою тіла (менше 60 кг), мали вищу частоту виникнення синдрому долонно-підошовної еритродизестезії, протеїнурії 3-го або 4-го ступеня тяжкості, гіпокальціємії та гіпонатріємії, а також ймовірності зниження апетиту 3-го чи 4-го ступеня тяжкості. Повідомлення про небажані реакції Вкрай важливо повідомляти про небажані реакції, що виникли під час післяреєстраційного застосування лікарського препарату. Це дозволить контролювати співвідношення користі та ризику при його застосуванні. Прохання медичним працівникам повідомляти про виникнення будь-яких небажаних реакцій на адресу, зазначену в даній інструкції.Взаємодія з лікарськими засобамиІнформація, наведена нижче, стосується застосування ленватинібу. При застосуванні в комбінації з еверолімусом прочитайте також діючу інструкцію з медичного застосування еверолімусу. Вплив інших лікарських засобів на ленватиніб Інші хіміотерапевтичні препарати Одночасне застосування ленватинібу, карбоплатину та паклітакселу не супроводжувалося значними змінами фармакокінетики якогось із трьох препаратів. Вплив ленватинібу на інші лікарські препарати Немає даних, що дозволяють виключити ризик індукції ленвітинібом ізоферменту CYP3A4 або Р-глікопротеїну у шлунково-кишковому тракті. Це потенційно може призводити до зниження експозиції субстратів ізоферменту CYP3A4 або Р-глікопротеїну при пероральному прийомі, що необхідно враховувати при сумісному застосуванні цих препаратів, підтримуюча ефективність якого дуже важлива. Субстрати ізоферменту CYP3A4 з відомим вузьким терапевтичним індексом (наприклад, астемізол, терфенадин, цизаприд, пімозід, хінідин, беприділ або алкалоїди ріжків (ерготамін, дигідроерготамін)) повинні застосовуватися з обережністю у пацієнтів, які приймають. Пероральна контрацепція На даний момент невідомо, чи ленватиніб знижує ефективність гормональної контрацепції, тому жінкам, які приймають пероральну гормональну контрацепцію, рекомендується додатково використовувати бар'єрні методи контрацепції.Спосіб застосування та дозиВсередину, один раз на добу приблизно в один і той же час, незалежно від їди. Капсулу слід ковтати повністю, запиваючи водою. Також капсулу можна розчинити у воді чи яблучному соку. Для цього на невелику склянку наливають приблизно одну столову ложку води або яблучного соку і поміщають туди капсули, не відкриваючи і не ламаючи їх. Залишають капсули рідини приблизно на 10 хвилин, потім перемішують протягом приблизно 3 хвилин і випивають рідину. Після цього додають у склянку приблизно той самий обсяг рідини, обполіскують нею склянку і випивають вміст. При застосуванні ленватинібу в комбінації з еверолімусом їх приймають одночасно. Прочитайте інструкцію з медичного застосування еверолімусу (розділ "Спосіб застосування та дози"). Лікування препаратом Ленвіма® повинно проводитись під контролем лікаря з досвідом проведення протипухлинної терапії. Рекомендована добова доза препарату Ленвіма® для лікування пацієнтів з карциномою щитовидної залози становить 24 мг (дві капсули 10 мг і одна капсула 4 мг) один раз на добу. Добову дозу можна переглянути залежно від проявів токсичності препарату. У разі пропуску чергової дози препарату більш ніж на 12 годин, ця доза повинна бути пропущена. Наступна доза препарату повинна бути прийнята у звичайний час. Рекомендована добова доза препарату Ленвіма для терапії пацієнтів з нирковоклітинною карциномою становить 18 мг (одна капсула 10 мг і дві капсули 4 мг) один раз на добу в комбінації з 5 мг еверолімусу один раз на добу. Добову дозу можна переглянути залежно від проявів токсичності препарату. Добова доза еверолімусу повинна коригуватися відповідно до чинної інструкції з медичного застосування еверолімусу. У разі пропуску чергової дози препарату більш ніж на 12 годин, ця доза повинна бути пропущена. Наступна доза препарату повинна бути прийнята у звичайний час. Лікування препаратом має продовжуватись поки присутня клінічна користь або до прояву неприйнятної токсичності. Корекція дози Для усунення деяких небажаних реакцій може знадобитися тимчасове припинення лікування, корекція дози препарату або його повне відміна. Легкі або помірно тяжкі небажані реакції (1-го або 2-го ступеня тяжкості) здебільшого не вимагають переривання лікування, за винятком тих випадків, коли вони погано переносяться пацієнтами, незважаючи на проведення оптимально обраного лікування. При тяжких (3-му ступені тяжкості) або погано переносимих пацієнтом небажаних реакціях, необхідно призупинити лікування препаратом Ленвіма до зникнення або зменшення виразності небажаної реакції, після чого може бути відновлено прийом препарату в зменшеній дозі (пропоновані інструкції з корекції дози наведені в Таблиці 1 ). При небажаних реакціях, що загрожують життю (4-го ступеня тяжкості), необхідно припинити лікування препаратом Ленвіма®. Виняток становлять результати лабораторних досліджень, які можуть розцінюватися як такі, що не загрожують життю, тактика при яких може включати ті ж заходи, що і при важких реакціях (3-го ступеня тяжкості). При встановленні ступеня тяжкості небажаної реакції слід керуватися актуальною версією Загальних термінологічних критеріїв для небажаних явищ Національного інституту раку (NCI). Оптимально обране лікування нудоти, блювання та діареї має бути розпочато до припинення лікування або зниження дози препарату Ленвіма®. Токсичні прояви з боку шлунково-кишкового тракту повинні зазнавати активного лікування, що дозволяє зменшити ризик порушення функції нирок або розвитку ниркової недостатності. Таблиця 1. Рекомендації щодо корекції дози препарату Рівень дози Добова доза для лікування пацієнтів з карциномою щитовидної залози. Добова доза для терапії пацієнтів з нирково-клітинною карциномою Рекомендована добова доза 24 мг (дві капсули 10 мг та одна капсула 4 мг) 18 мг (одна капсула 10 мг та дві капсули 4 мг) Перше зниження дози 20 мг (дві капсули 10 мг) 14 мг (одна капсула 10 мг та одна капсула 4 мг) Друге зниження дози 14 мг (одна капсула 10 мг та одна капсула 4 мг) 10 мг (одна капсула 10 мг) Третє зниження дози 10 мг (одна капсула 10 мг) 8 мг (дві капсули 4 мг) а: Подальше зниження дози препарату має проводитися в індивідуальному порядку, у зв'язку з обмеженим обсягом даних про застосування препарату у дозах, нижчих за 10 мг. b: Зниження дози має відбуватися послідовно на основі попереднього рівня дози (18, 14, або 10 мг/добу). с: Дані щодо застосування препарату в дозах нижче 8 мг обмежені. Застосування в окремих груп пацієнтів Пацієнти старше 75 років, представники азіатської раси, пацієнти з супутніми захворюваннями (такими як артеріальна гіпертензія, порушення функції печінки або нирок) або з масою тіла менше 60 кг можуть мати знижену переносимість ленватинібу. Всі пацієнти, крім тих, хто має печінкову або ниркову недостатність тяжкого ступеня (див. нижче), повинні починати лікування з рекомендованої дози 24 мг (для терапії пацієнтів з карциномою щитовидної залози) або 18 мг ленватинібу з 5 мг еверолімусу (для терапії пацієнтів з нирково-клітинною). карциномою) один раз на добу, після чого доза може бути скоригована залежно від індивідуальної переносимості препарату. Пацієнти з артеріальною гіпертензією Достатній контроль над артеріальним тиском (АТ) має бути досягнутий до початку лікування ленватинібом. Під час лікування слід проводити регулярний моніторинг показників артеріального тиску. Пацієнти з печінковою недостатністю У пацієнтів з легким (клас А за шкалою Чайлд-Пью) або помірним (клас В за шкалою Чайлд-Пью) ступенем печінкової недостатності корекція дози препарату за станом функції печінки не потрібна. У пацієнтів з тяжкою печінковою недостатністю (клас С за шкалою Чайлд-П'ю) рекомендована доза ленватинібу становить 14 мг (для терапії пацієнтів з карциномою щитовидної залози) або 14 мг ленватинібу з 5 мг еверолімусу (для терапії пацієнтів з нирково-клітинною на добу. Може бути потрібна додаткова корекція дози препарату залежно від індивідуальної переносимості. Пацієнти з нирковою недостатністю У пацієнтів з легким або помірним ступенем ниркової недостатності корекція дози за станом функції нирок не потрібна. У пацієнтів з тяжкою нирковою недостатністю рекомендована доза ленватинібу становить 14 мг (для терапії пацієнтів з карциномою щитовидної залози) або 14 мг ленватинібу з 5 мг еверолімусу (для терапії пацієнтів з нирково-клітинною карциномою) один раз на добу. Може бути потрібна додаткова корекція дози препарату залежно від індивідуальної переносимості. Ленватиніб не досліджувався у пацієнтів з хронічними захворюваннями нирок у термінальній стадії, у зв'язку з чим застосування препарату у даної категорії пацієнтів не рекомендується. Застосування препарату у осіб похилого віку Корекція дози препарату за віком не потрібна. Дані щодо застосування у пацієнтів віком від 75 років обмежені. Застосування у дітей Застосування ленватинібу протипоказане у дітей віком до 2 років у зв'язку з наявністю загрози для зростання та розвитку внутрішніх органів. Безпека та ефективність ленватинібу у дітей віком від 2 до 18 років не встановлені. Відповідні дані відсутні. Расова приналежність Корекція дози препарату в залежності від расової приналежності пацієнта не потрібна. Дані щодо застосування у пацієнтів з расовою приналежністю, відмінною від європеоїдної та азіатської, обмежені.ПередозуванняМаксимальні дози ленватинібу, вивчені клінічно, становили 32 мг та 40 мг на добу. Також під час клінічних досліджень спостерігалися випадки помилкового прийому в разових дозах від 40 мг до 48 мг. Ці випадки супроводжувалися виникненням таких небажаних реакцій, як артеріальна гіпертензія, нудота, діарея, втома, стоматит, протеїнурію, головний біль та загострення синдрому долонно-підошовної еритродизестезії. Також повідомлялося про випадки передозування ленватинібом, включаючи його одноразове застосування у дозах від 6 до 10 разів, що перевищують рекомендовані добові дози. Ці випадки супроводжувалися виникненням небажаних реакцій, що узгоджуються з вивченим профілем безпеки ленватинібу (наприклад, виникнення ниркової або серцевої недостатності), або протікали за відсутності повідомлень про небажані реакції. Лікування Специфічний антидот при передозуванні ленватинібом відсутній. У разі підозрюваного передозування необхідно припинити прийом препарату та, при необхідності, розпочати відповідну підтримуючу терапію.Запобіжні заходи та особливі вказівкиІнформація, наведена нижче, стосується застосування ленватинібу. При застосуванні в комбінації з еверолімусом прочитайте також діючу інструкцію з медичного застосування еверолімусу. Артеріальна гіпертензія У пацієнтів, які отримували ленватиніб, реєструвалася артеріальна гіпертензія, яка, як правило, розвивалася на ранніх етапах лікування. Достатній контроль показників артеріального тиску має бути досягнутий на початок лікування ленватинибом. Пацієнти зі схильністю до артеріальної гіпертензії повинні приймати стабільну дозу антигіпертензивної терапії протягом щонайменше 1 тижня до початку терапії ленватинібом. Раннє виявлення та ефективне лікування артеріальної гіпертензії має велике значення для мінімізації необхідності тимчасового припинення лікування ленватинібом або зниження дози препарату. Прийом антигіпертензивних препаратів має бути розпочато відразу після підтвердження підвищення артеріального тиску. Обстеження для виявлення артеріальної гіпертензії має проводитись через один тиждень після початку прийому ленватинібу, протягом перших двох місяців лікування – кожні 2 тижні, потім – щомісяця. Вибір антигіпертензивної терапії має бути індивідуалізований з урахуванням стану пацієнта та відповідати стандартній медичній практиці. Для пацієнтів, які мають нормальний АТ, до початку лікування, у разі підвищення АТ, слід розпочати антигіпертензивну монотерапію препаратом одного з класів антигіпертензивних препаратів. Для пацієнтів, які приймають антигіпертензивні препарати до початку лікування ленватинібом, може знадобитися збільшення дози антигіпертензивного препарату, або додавання препарату з іншого класу. Для пацієнтів з артеріальною гіпертензією та протеїнурією, переважним є лікування інгібіторами ангіотензинперетворюючого ферменту або антагоністами рецепторів ангіотензину-II. При необхідності при лікуванні гіпертензії можуть бути використані рекомендації, представлені в Таблиці 3. Таблиця 3. Рекомендації щодо лікування артеріальної гіпертензії Рівень артеріального тиску Рекомендовані заходи Систолічний АТ від 140 до 160 мм рт. ст. або діастолічний АТ від 90 до 100 мм рт. ст. Продовжувати прийом ленватинібу та призначити антигіпертензивну терапію, якщо пацієнт її не отримує. АБО Продовжувати прийом ленватинібу і підвищити дозу антигіпертензивного препарату, що застосовується, або призначити додаткове лікування для нормалізації АТ. Систолічний артеріальний тиск більше 160 мм рт. ст. або діастолічний АТ понад 100 мм рт. ст., незважаючи на проведення оптимально обраної антигіпертензивної терапії 1. Зупинити прийом ленватинібу. 2. При зниженні АД систоли до 150 мм рт. ст. та діастолічного АТ – до 95 мм рт. ст. та при отриманні стабільної дози антигіпертензивного препарату протягом не менше 48 годин, може бути відновлено прийом ленватинібу у зменшеній дозі Погрозливі для життя ускладнення (злоякісна гіпертензія, неврологічні розлади або гіпертонічний криз) Пацієнт потребує невідкладної медичної допомоги. Припинити прийом ленватинібу, розпочати відповідне лікування. * АТ - артеріальний тиск. Жінки дітородного віку Жінкам дітородного віку слід оберігатися від настання вагітності, використовуючи високоефективні методи контрацепції під час застосування ленватинібу та протягом щонайменше одного місяця після завершення лікування. На даний момент невідомо, чи ленватиніб підвищує ризик розвитку тромбоемболії в комбінації з пероральною контрацепцією. Протеїнурія У пацієнтів, які отримували ленватиніб, реєструвалася протеїнурія, яка, як правило, розвивалася на ранніх етапах лікування. У пацієнтів, які отримують ленватиніб, слід проводити регулярне дослідження сечі на наявність білка. При виявленні в сечі значних кількостей білка експрес-методом (≥ 2+) може знадобитися припинення лікування ленватинібом, корекція його дози або повне відміна препарату. При виникненні нефротичного синдрому лікування ленватинібом необхідно відмінити. Порушення функції нирок або ниркова недостатність У пацієнтів, які отримували ленватиніб, реєструвалося порушення функції нирок, зокрема випадки ниркової недостатності. Основним ідентифікованим фактором ризику порушення функції нирок була дегідратація та/або гіповолемія внаслідок токсичної дії на шлунково-кишковий тракт. Токсичні прояви з боку шлунково-кишкового тракту повинні зазнавати активного лікування, що дозволяє зменшити ризик порушення функції нирок або розвитку ниркової недостатності. Може знадобитися тимчасове припинення лікування ленватинібом, корекція дози препарату або його повне відміна. У пацієнтів з тяжкою нирковою недостатністю потрібна корекція початкової дози ленватинібу. Серцева недостатність У пацієнтів, які отримували ленватиніб, реєструвалася серцева недостатність (з частотою менше ніж 1%), а також зниження фракції викиду лівого шлуночка. Пацієнти повинні проходити обстеження для виявлення симптомів та клінічних ознак декомпенсації функції серця, наявність яких може вимагати тимчасового припинення лікування, корекції дози препарату або його повної відміни. Синдром оборотної задньої енцефалопатії / Синдром оборотної задньої лейкоенцефалопатії У пацієнтів, які отримували ленватиніб, діагностували синдром оборотної задньої енцефалопатії. Даний синдром є неврологічним захворюванням, клінічна картина якого може включати головний біль, судоми, летаргію, сплутаність свідомості, розлад розумових здібностей, блідість, порушення зору та інші неврологічні симптоми. Може мати місце артеріальна гіпертензія від помірного до тяжкого ступеня. Для підтвердження діагнозу потрібне проведення магнітно-резонансної томографії. Повинні бути вжиті відповідні заходи для контролю за показниками артеріального тиску. У пацієнтів з симптомами та клінічними ознаками синдрому оборотної задньої енцефалопатії може знадобитися тимчасове припинення лікування ленватинібом, корекція дози препарату або його повне відміна. Гепатотоксична дія Найчастіші небажані реакції, пов'язані з гепатотоксичною дією препарату, включали підвищення активності аланінамінотрансферази, аспартатамінотрансферази та концентрації білірубіну в крові. У пацієнтів, які отримували ленватиніб, діагностували печінкову недостатність та гострий гепатит. У більшості випадків печінкова недостатність розвивалася у пацієнтів з прогресуючим метастатичним ураженням печінки. Дослідження показників функції печінки має проводитися до початку прийому ленватинібу, протягом перших двох місяців лікування – кожні 2 тижні, потім – щомісяця протягом усього періоду лікування. У разі ознак гепатотоксичної дії може знадобитися тимчасове припинення лікування ленватинібом, корекція дози препарату або його повна відміна. У пацієнтів з тяжкою печінковою недостатністю потрібна корекція початкової дози ленватинібу. Кровотечі У пацієнтів, які отримували ленватиніб, реєструвалися серйозні випадки кровотечі. Найчастіше реєстрованим небажаним явищем кровотечі була носова кровотеча середнього ступеня тяжкості. Проте при терапії ленватинібом були зареєстровані серйозні кровотечі, пов'язані з пухлиною, у тому числі зі смертельним результатом. Через потенційний ризик серйозної кровотечі, пов'язаний із зменшенням або некрозом пухлини на фоні терапії ленватинібом, слід враховувати ступінь інвазії пухлини, інфільтрацію великих кровоносних судин (наприклад, сонної артерії). У разі виникнення кровотечі може знадобитися тимчасове припинення лікування ленватинібом, корекція дози препарату або його повне відміна. Тромбоемболії артерій У пацієнтів, які отримували ленватиніб, діагностували захворювання групи тромбоемболій артерій (ТЕА), у тому числі цереброваскулярні розлади, транзиторну ішемічну атаку та інфаркт міокарда. Ленватиніб не досліджувався у пацієнтів з ТЕА, які були перенесені протягом попередніх 6 місяців, і тому його слід використовувати з обережністю у таких пацієнтів. Рішення про початок лікування має бути засноване на оцінці користь-ризик для конкретного пацієнта. У разі виникнення артеріальної тромбоемболії, терапію ленватинібом слід відмінити. Гастроінтестинальна перфорація та утворення фістул У пацієнтів, які отримували ленватиніб, реєструвалися випадки гастроінтестинальної перфорації або утворення фістул. У більшості випадків вони мали місце у пацієнтів з наявністю факторів ризику, до яких належали перенесені хірургічні операції або променева терапія. Може знадобитися тимчасове припинення лікування ленватинібом, корекція дози препарату або його повне скасування. Подовження інтервал QТ Подовження інтервалу QT/QTc у пацієнтів, які отримували ленватиніб, зустрічалося частіше, ніж у пацієнтів, які отримували плацебо. Моніторинг електрокардіографічних показників повинен проводитися у пацієнтів із вродженим синдромом подовженого інтервалу QT, застійною серцевою недостатністю або брадіаритмією, а також у пацієнтів, які отримують лікарські препарати з відомою здатністю подовжувати інтервал QT (включаючи антиаритмічні препарати класів Іа та ІІІ). Порушення балансу електролітів, такі як гіпокаліємія, гіпокальціємія та гіпомагніємія збільшують ризик подовження інтервалу QT, тому слід здійснювати контроль та корекцію балансу електролітів у всіх пацієнтів до початку лікування. У процесі лікування слід проводити періодичний моніторинг ЕКГ та електролітів (магнію, калію та кальцію). Порушення придушення рівня ТТГ у крові / Дисфункція щитовидної залози У пацієнтів, які отримували ленватиніб, були зареєстровані випадки гіпотиреозу. Моніторинг функції щитовидної залози слід проводити до початку, а також у процесі лікування ленватинібом. Лікування гіпотиреозу слід проводити відповідно до прийнятих стандартів лікування до досягнення еутиреоїдного стану. Ленватиніб порушує екзогенну супресію ТТГ. Слід проводити регулярний моніторинг рівня ТТГ і коригувати дозу гормонів щитовидної залози, що приймається, до досягнення прийнятного рівня ТТГ з урахуванням терапевтичної мішені конкретного пацієнта. Особливі групи пацієнтів Даних щодо застосування ленватинібу у пацієнтів з расовою приналежністю, відмінною від європеоїдної та азіатської, а також у віці старше 75 років, недостатньо. Лікування ленватинібом у таких пацієнтів слід проводити з обережністю, зважаючи на знижену переносимість ленватинібу пацієнтами азіатської раси та літніми пацієнтами. Немає даних про застосування ленватинібу відразу після терапії сорафенібом або іншими протипухлинними препаратами, тому можливий ризик розвитку доданої токсичності, якщо не дотримано адекватного періоду вимивання між курсами лікування. Мінімальний період вимивання у клінічних дослідженнях становив 4 тижні. Вплив на здатність до керування автотранспортом та управління механізмами Інформація, наведена нижче, стосується застосування ленватинібу. При застосуванні в комбінації з еверолімусом прочитайте також діючу інструкцію з медичного застосування еверолімусу. Ленватиніб незначно впливає на здатність керувати транспортними засобами та працювати з механізмами через небажані ефекти, такі як стомлюваність і запаморочення. Пацієнти, у яких мають місце це симптоми, повинні бути обережними при керуванні автотранспортом і роботі з рухомими механізмами.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаКапсули - 1 капс. Активна речовина: ленватиніб мезилат – 4.9 мг, що відповідає вмісту ленватинібу – 4 мг; допоміжні речовини: кальцію карбонат, манітол, целюлоза мікрокристалічна, гіпролоза, гіпролоза низькозаміщена, тальк; оболонка з гіпромелози (гіпромелоза, титану діоксид, барвник заліза оксид жовтий (E172), барвник заліза оксид червоний (E172)); чорнило (шелак, барвник заліза оксид чорний (E172), калію гідроксид, пропіленгліколь). 10 шт. - блістери (3) - пачки картонні.Опис лікарської формиКапсули розміром №4, з кришечкою та корпусом червоно-оранжевого кольору, з нанесеним чорним чорнилом знаком "Є" на кришечці та "LENV 4 mg" на корпусі; вміст капсул – гранули білого або майже білого кольору.Фармакотерапевтична групаЛенватиніб є мультикіназним інгібітором, який показав антиангіогенну активність in vitro та in vivo, а також пряме гальмування росту пухлини у моделях in vitro. Механізм дії Ленватиніб є інгібітором рецепторів тирозинкіназ, що вибірково пригнічує кіназну активність рецепторів фактора росту ендотелію судин (VEGF) - VEGFR1 (FLT1), VEGFR2 (KDR) та VEGFR3 (FLT4). Також ленватиніб має інгібуючу дію на інші рецептори тирозинкіназ, задіяні в проангіогенних та онкогенних механізмах, включаючи рецептори фактора росту фібробластів (FGFR1, 2, 3 та 4), альфа-рецептор тромбоцитарного фактора росту (PDGFRα). Підвищена антиангіогенна та протипухлинна активність спостерігалася при вивченні комбінації ленватинібу з еверолімусом у доклінічних моделях. Взаємозв'язок появи артеріальної гіпертензії на фоні лікування ленватинібом з особливостями його механізму дії окремо не вивчався, але, ймовірно, розвиток гіпертензії пов'язаний з інгібуванням рецептора фактора росту ендотелію судин (VEGFR) другого типу, VEGFR2. Аналогічно, не вивчався взаємозв'язок особливостей механізму дії ленватинібу з розвитком протеїнурії, імовірно, її виникнення обумовлено інгібуванням рецепторів VEGFR1 і VEGFR2 у підоцитах ниркового клубочка. Механізм дії ленватинібу на гіпотиреоз не з'ясований. Клінічна ефективність Ефективність препарату Ленвіма® при лікуванні диференційованого раку щитовидної залози, рефрактерного до радіоактивного йоду була підтверджена в ході багатоцентрового рандомізованого, подвійного сліпого, плацебо-контрольованого клінічного дослідження за участю 392 пацієнтів, в якому кінцеві точки оцінки. також загальна частота відповіді на лікування та загальне виживання. Ефективність препарату Ленвіма® при застосуванні в монотерапії або в комбінації з еверолімусом для лікування неоперабельної прогресуючої або метастатичної нирково-клітинної карциноми, була підтверджена в ході багатоцентрового, рандомізованого, відкритого клінічного дослідження за участю 153 пацієнтів, в якому кінцеві точки оцінки. (ВБП), а також загальне виживання та частота об'єктивної відповіді на лікування за оцінкою дослідника, у групі, що застосовує комбінацію ленватинібу з еверолімусом проти груп монотерапії ленватинібом та монотерапії еверолімусом. Подовження інтервалу QT Дослідження впливу ленватинібу на інтервал QT у здорових добровольців показало, що прийом ленватинібу в одноразових дозах 32 мг не збільшує тривалість інтервалу QT/QTc, проте випадки подовження інтервалу QT/QTc частіше зустрічалися в групі ленватинібу порівняно з групою плаце ( дію" та "Особливі вказівки").ФармакокінетикаФармакокінетичні параметри ленватинібу вивчалися у здорових дорослих добровольців, дорослих пацієнтів з порушенням функції печінки та нирок, а також дорослих пацієнтів із солідними пухлинами. Всмоктування Ленватиніб швидко всмоктується після перорального прийому: максимальна концентрація (Сmax) у плазмі досягається приблизно через 1-4 години після прийому. Прийом їжі не впливає на рівень всмоктування, але уповільнює швидкість цього процесу. При прийомі препарату з їжею здоровими добровольцями досягнення Cmax препарату в плазмі сповільнювалося на 2 год. Абсолютна біодоступність ленватинібу в організмі людини не визначена, проте дані дослідження балансу мас дозволяють припустити, що вона становить близько 85%. Ленватиніб показав хорошу біодоступність при пероральному прийомі собак (70.4%) і мавп (78.4%). Розподіл В умовах in vitro ленватиніб продемонстрував високий ступінь зв'язування з білками плазми людини, яка варіювалася від 98 до 99%. Препарат зв'язувався переважно з альбуміном і незначною мірою – з альфа-1-кислим глікопротеїном та гамма-глобуліном. Співвідношення концентрації ленватинібу in vitro у цільній крові та у плазмі варіювалося від 0.589 до 0.608 (0.1-10 мкг/мл мезилату). Ленватиніб є субстратом P-глікопротеїну та білка резистентності раку молочної залози (BCRP) і не є субстратом білків-переносників органічних аніонів та катіонів (OAT1, OAT3, OATP1B1, OATP1B3, OCT1, OCT2) та білка-перенос. Медіана здається обсягу розподілу (Vd/F) першої дози у пацієнтів варіювала від 50.5 л до 92 л і в цілому була пропорційна дозі, в групах від 3.2 до 32 мг. Аналогічно, медіана здається обсягу розподілу в стаціонарному стані (Vd/Fss), загалом, була пропорційна дозі і була в межах від 43.2 л до 121 л. Метаболізм У дослідженнях in vitro було показано, що ізофермент CYP3A4 є переважаючою (>80%) ізоформою цитохрому Р450, що бере участь у метаболізмі ленватинібу. Однак в експериментах in vivo показано, що вклад шляхів метаболізму, відмінних від Р450-опосередкованого, є значущим. Відповідно, in vivo індуктори та інгібітори ізоферменту CYP3A4 мали мінімальний вплив на експозицію ленватинібу (див. розділ "Лікарська взаємодія"). У мікросомах клітин печінки людини була виявлена деметильована форма ленватинібу (М2), яка є основним метаболітом препарату. Метаболіти М2 і М3 (виявлені в калових масах людини) утворюються з М2 і ленватинібу відповідно за участю альдегідоксидази. За даними радіохроматографічного дослідження зразків плазми крові, зібраних за період до 24 годин після прийому ленватинібу, незмінений ленватиніб генерував 97% радіоактивності, тоді як метаболіт М2 – лише 2.5%. Аналіз AUC(0-inf) показав, що радіоактивність ленватинібу становила 60% та 64% від загальної радіоактивності плазми та цільної крові відповідно. Дослідження балансу маси та екскреції ленватинібу показали, що препарат піддається активному метаболізму в організмі людини. Основні ідентифіковані шляхи метаболізму препарату у людини включають: окиснення, опосередковане альдегідоксидазою; деметилювання за участю ізоферменту CYP3A4, кон'югацію з глутатіоном при елімінації O-арилової (хлорбензилової) групи та комбінації цих механізмів з подальшою біотрансформацією, в числі яких глюкуронізація, гідроліз глутатіонової групи, руйнування цистеїнового шту подальшою димеризацією. Ідентифікація перерахованих метаболічних механізмів за умов in vivo узгоджується з результатами досліджень in vitro з використанням біоматеріалів, отриманих у людини. Дослідження білків-переносників in vitro. Для наступних транспортних білків клінічно значуще інгібування було виключено на основі закінчення збору даних при концентрації напівмаксимального інгібування IC50 >50×Cmax незв'язаних. Ленватиніб показав мінімальну або відсутню інгібуючу активність по відношенню до Р-глікопротеїн-опосередкованого та BCRP-опосередкованого переносу. Аналогічно, індукції експресії Р-глікопротеїну та мРНК не спостерігалося. Ленватиніб показав мінімальний або відсутній інгібуючий ефект на OATP1B3. Ленватиніб не пригнічує активність альдегідоксидази в цитозолях печінки людини. Виведення Після досягнення Cmax концентрація ленватинібу в плазмі знижується біекспоненційно. T1/2 ленватинібу у фазі елімінації становить приблизно 28 год. Після введення 6 пацієнтам із солідними пухлинами радіоактивно-міченого ленватинібу, приблизно 2/3 від введеної дози виводилося через кишечник та 1/4 – через нирки. Переважним метаболітом в екскретах був метаболіт М3 (близько 17% дози), за яким слідували метаболіти M2' (близько 11% дози) та М2 (близько 4.4% дози). Лінійність/нелінійність Пропорційність показників системної експозиції дозі препарату та накопичення препарату в організмі: у пацієнтів із солідними пухлинами, які отримували одноразові та багаторазові дози ленватинібу 1 раз на добу, показники системної експозиції препарату (Cmax та AUC) зростали прямо пропорційно до підвищення його дози від 3 1 до 3 . раз/сут. У рівноважному стані ленватиніб продемонстрував мінімальну здатність накопичувати в організмі. На тлі введення препарату у вказаному діапазоні доз медіана індексу накопичення (Rac) варіювала від 0.96 (20 мг) до 1.54 (6.4 мг). Фармакокінетика в окремих груп пацієнтів Пацієнти із печінковою недостатністю. Фармакокінетика ленватинібу вивчалася у 6 пацієнтів з легким та середнім ступенем тяжкості печінкової недостатністю (клас А та В за шкалою Чайлд-П'ю відповідно), які отримували препарат в одноразових дозах по 10 мг. У 6 пацієнтів із тяжкою печінковою недостатністю (клас С за шкалою Чайлд-П'ю) препарат застосовувався у дозі 5 мг. Контрольна група включала 8 здорових добровольців зі подібними демографічними показниками, які отримували ленватиніб у дозі 10 мг. Медіана Т1/2 препарату мала порівняні значення у пацієнтів з легким, помірним та тяжким ступенем печінкової недостатності, варіюючись від 26 до 31 год, і була аналогічною у здорових добровольців. Частина дози ленватинібу, виведеної нирками, була низька у всіх когортах пацієнтів (менше 2.16%). Рівень експозиції ленватинібу, який оцінювався при використанні скоригованих за дозою показників AUC0-t та AUC0-inf у пацієнтів з легким, середнім та тяжким ступенем печінкової недостатності становив приблизно 65%, 122% та 273% (відповідно) від рівня системної експозиції препарату у пацієнта з нормальною функцією печінки. При використанні аналогічних величин AUC0-t та AUC0-inf було показано, що у пацієнтів з легким, середнім та тяжким ступенем печінкової недостатності рівень системної експозиції ленватинібу становив приблизно 119%, 107% та 180% (відповідно) від рівня системної експозиції препарату у пацієнтів. з нормальною функцією печінки. Невідомо, чи існує зміна у зв'язуванні з білками плазми у пацієнтів з печінковою недостатністю (див. розділ "Режим дозування", що містить рекомендації щодо дозування препарату для пацієнтів з печінковою недостатністю). Пацієнти з нирковою недостатністю. Фармакокінетика ленватинібу вивчалася у 6 пацієнтів з легким, середнім та тяжким ступенем ниркової недостатності, які отримували препарат в одноразових дозах по 24 мг. Група порівняння включала 8 здорових добровольців зі схожими демографічними показниками. Дослідження ленватинібу у пацієнтів із хронічними захворюваннями нирок у термінальній стадії не проводились. Рівень експозиції ленватинібу, який оцінювався за показником AUC0-inf, у пацієнтів з легким, середнім та тяжким ступенем ниркової недостатності становив 101%, 90% та 122% (відповідно) від такого у пацієнтів з нормальною функцією нирок. Невідомо, чи існує зміна у зв'язуванні з білками плазми у пацієнтів з нирковою недостатністю (див. розділ "Режим дозування", що містить рекомендації щодо дозування препарату для пацієнтів з нирковою недостатністю). Вплив віку, статі, маси тіла та расової приналежності. Результати популяційного фармакокінетичного аналізу показали, що у пацієнтів, які отримували ленватиніб у дозах до 24 мг 1 раз на добу, вік, стать, маса тіла та расова приналежність не впливають на кліренс препарату (див. розділ "Режим дозування"). Діти. Дослідження ленватинібу в дітей віком не проводились.Клінічна фармакологіяПротипухлинний препарат. Інгібітор протеїнтірозінкінази.Показання до застосуванняДля терапії пацієнтів з прогресуючою місцево-поширеною або метастатичною диференційованою (папілярною, фолікулярною, клітин Гюртле) карциномою щитовидної залози, рефрактерною до радіоактивного йоду; у комбінації з еверолімусом для терапії пацієнтів з поширеною нирково-клітинною карциномою після одного попереднього курсу таргетної терапії інгібіторами рецепторів фактора зростання ендотелію судин.Протипоказання до застосуваннявагітність; період грудного вигодовування; вік до 18 років (дані щодо ефективності та безпеки для цієї категорії пацієнтів відсутні); хронічні захворювання нирок у термінальній стадії (дані щодо ефективності та безпеки для даної категорії пацієнтів відсутні); підвищена чутливість до діючої речовини або до інших компонентів препарату. З обережністю слід призначати препарат пацієнтам з артеріальною гіпертензією, печінковою недостатністю, нирковою недостатністю, після перенесених хірургічних операцій або променевої терапії, пацієнтам старше 75 років, пацієнтам з вродженим синдромом подовженого інтервалу QT, застійною серцевою недостатністю або брадіаритмією, а також пацієнтам препарати, що подовжують інтервал QT (необхідний моніторинг показників ЕКГ).Вагітність та лактаціяІнформація, наведена нижче, стосується застосування ленватинібу. При застосуванні у комбінації з еверолімусом, необхідно прочитати також діючу інструкцію з медичного застосування еверолімусу. Жінки дітородного віку Жінкам дітородного віку слід оберігатися від настання вагітності, використовуючи ефективні методи контрацепції під час застосування ленватинібу та протягом щонайменше 1 місяця після завершення лікування. На даний момент невідомо, чи ленватиніб знижує ефективність гормональної контрацепції, тому рекомендується додатково використовувати бар'єрні методи контрацепції. Вагітність Інформація щодо застосування ленватинібу у вагітних жінок недоступна. При введенні щурам та кроликам ленватиніб мав ембріотоксичний та тератогенний ефект. Ленватиніб не слід застосовувати під час вагітності. Період грудного вигодовування Невідомо, чи виділяється ленватиніб із грудним молоком у жінок. Ленватиніб та його метаболіти екскретуються з грудним молоком щурів. Через потенційні несприятливі ефекти для немовляти грудне вигодовування слід припинити під час прийому матір'ю ленватинібу. Фертильність Вплив ленватинібу на фертильність людини не вивчений. Введення препарату щурам, собакам і мавпам супроводжувалося токсичним впливом на яєчка та яєчники. Застосування ленватинібу протипоказане у дітей віком до 2 років у зв'язку з наявністю загрози для зростання та розвитку внутрішніх органів. Безпека та ефективність ленватинібу у дітей віком від 2 до 18 років не встановлені. Відповідні дані відсутні.Побічна діяУ клінічних дослідженнях у пацієнтів з диференційованим раком щитовидної залози, рефрактерним до радіоактивного йоду, та нирково-клітинною карциномою було виявлено схожі небажані реакції. Найчастіші небажані реакції у пацієнтів з нирково-клітинною карциномою (≥30% випадків) включали діарею (80.6%), стомлюваність (59.7%), зниження апетиту (53.2%), блювання (48.4%), нудоту (45.2%), артеріальну гіпертензію (40.3%), гіпертригліцеридемію (40.3%), кашель (37.1%), стоматит (35.5%), периферичний набряк (33.9%), зниження маси тіла (33.9%), диспное (30.6%) та гіперхолестерінемію (35.5%) ). Артеріальна гіпертензія здебільшого розвивалася на початку лікування ленватинібом. Найбільш важливими серйозними небажаними реакціями були порушення функції нирок та ниркова недостатність (11.3%), серцева недостатність (1.6%), внутрішньомозкова кровотеча (1.6%) та інфаркт міокарда (1.6%). Серед 458 пацієнтів з диференційованим раком щитовидної залози, рефрактерним до радіоактивного йоду, небажані явища призводили до зниження дози ленватинібу у 65.1% випадків та до повної відміни препарату – у 21% випадків. Найбільш частими небажаними реакціями, які були причиною зниження дози препарату (більш ніж у 5% пацієнтів), були артеріальна гіпертензія, протеїнурія, діарея, стомлюваність, синдром долонно-підошовної еритродизестезії, зменшення маси тіла, зниження апетиту та нудота. Найчастіші небажані реакції, що призводили до відміни препарату, включали протеїнурію, астенію, артеріальну гіпертензію, тромбоемболію легеневої артерії, інсульт та діарею. Серед 62 пацієнтів, які отримали ленватиніб 18 мг у комбінації з еверолімусом 5 мг, небажані явища призводили до зниження доз препаратів у 67.7% випадків та до повного їх відміни – у 29% випадків (у 18 пацієнтів). Найчастішими небажаними реакціями, які були причиною зниження доз ленватинібу та еверолімусу (більш ніж у 5% пацієнтів), були діарея (21%), тромбоцитопенія (6.5%) та блювання (6.5%). У таблиці 2 наведені побічні реакції, виявлені у пацієнтів з диференційованим раком щитовидної залози, рефрактерним до радіоактивного йоду, та нирково-клітинною карциномою під час клінічних досліджень. Частота виникнення визначалася як дуже часто (≥1/10), часто (≥1/100 менше 1/10) і нечасто (≥1/1000 менше 1/100). У межах кожної категорії частоти небажані реакції представлені порядку зниження ступеня тяжкості. Таблиця 2. Побічні реакції, виявлені під час клінічних досліджень Клас систем та органів (відповідно до класифікації MedDRA*) Дуже часто Часто Не часто Інфекційні та паразитарні захворювання Інфекція сечовивідних шляхів Перінеальний абсцес З боку крові та лімфатичної системи Тромбоцитопенія (включаючи зниження кількості тромбоцитів у крові) Лімфопенія (включаючи зниження кількості лімфоцитів у крові) Інфаркт селезінки З боку ендокринної системи Гіпотиреоз Підвищення рівня ТТГ у крові З боку обміну речовин та харчування Гіпокальціємія Гіперкалесіємія (включаючи підвищення рівня холестерину в крові) Гіпокаліємія Зниження апетиту Зниження маси тіла Зневоднення Гіпомагніємія (включаючи зниження рівня магнію в крові) Порушення психіки Безсоння З боку нервової системи Запаморочення Головний біль Дисгевзія Гостре порушення мозкового кровообігу Синдром оборотної задньої енцефалопатії Монопарез Минуще порушення мозкового кровообігу З боку серця Інфаркт міокарда (включаючи гострий інфаркт міокарда) Серцева недостатність Подовження інтервалу QT Зниження фракції викиду З боку судин Кровотеча (включаючи носову кровотечу, кровохаркання, гематурію, синець, гематохезію, кровоточивість ясен, петехії, легеневу кровотечу, ректальну кровотечу, присутність крові в сечі, гематому, вагінальна кровотеча, кон'юнктивальна кровотеча, кровотеча, кровотеча, кровотеча, , підвищення схильності до утворення синців, кровотеча після проведення медичних маніпуляцій, пурпура, шкірний крововилив, розрив аневризми, артеріальна кровотеча, очна крововилив, шлункова кровотеча, гастродуоденальна кровотеча, шлунково-кишкова кровотеча, кровотеча, з нігтьового ложа, плевральна кровотеча, постменопаузальна кровотеча, геморагічний проктит, гематому нирки,кровотеча із селезінки, крововиливу біля основи нігтів, субарахноїдальний крововилив, кровотеча з трахеї, кровотеча з тканин пухлини)† Артеріальна гіпертензія (включаючи гіпертонічний криз, підвищення діастолічного кров'яного тиску та підвищення кров'яного тиску) Артеріальна гіпотензія Тромбоемболія легеневої артерії † З боку дихальної системи, органів грудної клітки та середостіння. Дисфонія Тромбоемболія легеневої артерії † З боку шлунково-кишкового тракту Діарея Біль у животі (включаючи дискомфорт у черевній порожнині , біль у нижньому відділі живота, біль у верхньому відділі живота, болючість живота при пальпації, дискомфорт в епігастральній ділянці) Блювота нудота , запалення слизових оболонок) Біль у порожнині рота (включаючи глосодинію, біль у орофарингеальній ділянці) Запор Диспепсія Сухість слизової оболонки порожнини рота Фістула прямої кишки Метеоризм З боку печінки та жовчовивідних шляхів Підвищення активності АСТ Гіпоальбумінемія Підвищення активності АЛТ Підвищення активності лужної фосфатази Порушення функції печінки Підвищення активності гамма-глутамілтрансферази Підвищення концентрації білірубіну в крові Пошкодження клітин печінки/гепатит (включаючи лікарсько індуковане ураження печінки, стеатоз печінки, холестатичне ураження печінки) З боку шкіри та підшкірних тканин Синдром долонно-підошовної еритродизестезії Долонева еритема Висип Алопеція Гіперкератоз З боку скелетно-м'язової та сполучної тканини Біль у спині Артралгія Міалгія Біль у кінцівках Кістково-м'язовий біль З боку нирок та сечовивідних шляхів Протеїнурія Епізоди ниркової недостатності (включаючи гостру преренальну недостатність, гостру ниркову недостатність, некроз ниркових канальців) Порушення функції нирок Підвищення концентрації креатиніну в крові Підвищення концентрації сечовини в крові Загальні розлади та порушення у місці введення Втома Астенія Периферичний набряк Почуття дискомфорту * MedDRA (Medical Dictionary for Regulatory Activities) - медичний словник для нормативно-правової діяльності. † включаючи випадки з летальним кінцем. Опис окремих небажаних реакцій (див. також розділ "Особливі вказівки") Артеріальна гіпертензія Під час основного клінічного дослідження у пацієнтів з диференційованим раком щитовидної залози артеріальна гіпертензія (включаючи гіпертонічний криз, підвищення діастолічного АТ та підвищення АТ) була зареєстрована у 72.8% пацієнтів, які отримували ленватиніб, та у 16% пацієнтів із групи плацебо. Медіана тривалість часу до виникнення артеріальної гіпертензії у пацієнтів із групи ленватинібу становила 16 днів. Артеріальна гіпертензія 3-го і більше високих ступенів тяжкості (включаючи 1 клінічний випадок 4-го ступеня тяжкості) мала місце у 44.4% пацієнтів, які отримували ленватиніб, та у 3.8% пацієнтів, які отримували плацебо. У більшості випадків мало місце зменшення або зникнення небажаного явища після тимчасового припинення лікування ленватинібом (13% пацієнтів) або зниження дози препарату (13.4% пацієнтів). У 1.1% пацієнтів артеріальна гіпертензія була причиною повного скасування ленватинібу. У ході клінічного дослідження у пацієнтів з нирково-клітинною карциномою артеріальна гіпертензія (включаючи гіпертонічний криз, підвищення діастолічного АТ та підвищення АТ) була зареєстрована у 41.9% пацієнтів, які отримували ленватиніб у комбінації з еверолімусом (включаючи 12.9% випадків 3-й та 4-й ступеня тяжкості), у 48.1% пацієнтів з групи монотерапії ленватинібом (включаючи 17.3% випадків 3-го та 4-го ступеня тяжкості) та у 10% пацієнтів з групи монотерапії еверолімусом (включаючи 2% випадків 3-го та 4-го ступеня тяжкості) ). Медіана тривалості часу до виникнення артеріальної гіпертензії будь-якої або вище 3-го ступеня тяжкості у пацієнтів, які отримували ленватиніб у комбінації з еверолімусом, становила 4.9 та 6.9 тижнів відповідно. Випадків артеріальної гіпертензії 4-го та 5-го ступенів тяжкості, викликаної терапією,або причиною повної скасування терапії, не зареєстровано. Протеїнурія Під час основного клінічного дослідження у пацієнтів з диференційованим раком щитовидної залози протеїнурія була зареєстрована у 33.7% пацієнтів, які отримували ленватиніб, та у 3.1% пацієнтів із групи плацебо. Медіана тривалість часу до виникнення протеїнурії становила 6.7 тижнів. Протеїнурія 3-го ступеня тяжкості мала місце у 10.7% пацієнтів, які отримували ленватиніб, і в жодного з пацієнтів, які отримували плацебо. У більшості випадків мало місце зменшення виразності або зникнення небажаного явища після тимчасового зупинення лікування ленватинібом (16.9% пацієнтів) або зниження дози препарату (10.7% пацієнтів). Протеїнурія була причиною повного скасування ленватинібу у 0.8% пацієнтів. У ході клінічного дослідження у пацієнтів з нирково-клітинною карциномою протеїнурія була зареєстрована у 30.6% пацієнтів, які отримували ленватиніб у комбінації з еверолімусом (включаючи 8.1% випадків 3-го ступеня тяжкості та вище), у 30.8% пацієнтів із групи монотерапії ленватиніом. % випадків 3-го ступеня тяжкості та вище) та у 14% пацієнтів із групи монотерапії еверолімусом (включаючи 2% випадків 3-го ступеня тяжкості та вище). Медіана тривалості часу до виникнення протеїнурії будь-якої або вище 3-го ступеня тяжкості у пацієнтів, які отримували ленватиніб у комбінації з еверолімусом, становила 6.1 і 20.1 тижнів відповідно. Випадків протеїнурії 4-го та 5-го ступенів тяжкості, викликаної терапією, не зареєстровано. Протеїнурія була причиною повного скасування терапії у 4.8% пацієнтів. Гепатотоксична дія У ході основного клінічного дослідження у пацієнтів з диференційованим раком щитовидної залози найбільш часті небажані реакції з боку печінки включали гіпоальбумінемію (9.6% пацієнтів із групи ленватинібу та 1.5% пацієнтів із групи плацебо), підвищення активності ферментів печінки – АЛТ (7.7% пацієнтів з групи печінки). та 0% пацієнтів із групи плацебо) та АСТ (6.9% пацієнтів із групи ленватинібу та 1.5% пацієнтів із групи плацебо), а також підвищення концентрації білірубіну в крові (1.9% пацієнтів із групи ленватинібу та 0% пацієнтів із групи плацебо). Медіана тривалість часу до виникнення порушень з боку печінки у пацієнтів із групи ленватинібу становила 12.1 дня.Небажані явища з боку печінки 3-го та більш високих ступенів тяжкості (включаючи один випадок печінкової недостатності 5-го ступеня тяжкості) мала місце у 5.4% пацієнтів, які отримували ленватиніб, та у 0.8% пацієнтів, які отримували плацебо. Небажані явища з боку печінки призводили до тимчасового припинення лікування у 4.6% пацієнтів, до зниження дози ленватинібу – у 2.7% пацієнтів та до повної відміни препарату – у 0.4% пацієнтів. У ході клінічного дослідження у пацієнтів з нирково-клітинною карциномою, які отримували ленватиніб у комбінації з еверолімусом, найчастіші небажані реакції з боку печінки включали підвищення активності ферментів печінки (АЛТ – у 9.7% випадків, АСТ – у 4.8% випадків, лужної фосфатази – у . % випадків та білірубіну – у 3.2% випадків). Медіана тривалості часу до виникнення порушень з боку печінки будь-якої або вище 3-го ступеня тяжкості у пацієнтів, які отримували ленватиніб у комбінації з еверолімусом, становила 6.7 та 14.2 тижнів відповідно. Випадки порушень з боку печінки 3-го ступеня тяжкості зареєстровані у 3.2% пацієнтів, які отримували ленватиніб у комбінації з еверолімусом. Випадків 4-го та 5-го ступенів тяжкості, викликаних терапією, не зареєстровано.Порушення з боку печінки були причиною переривання або зниження дози препаратів у 1.6% та 1.6% випадків, відповідно, а також призводили до повного скасування терапії у 3.2% пацієнтів. Серед 1114 пацієнтів, які отримували ленватиніб, було виявлено 3 (0.3%) випадки печінкової недостатності з летальним кінцем. Один із них мав місце у пацієнта з відсутністю метастазів у печінці. У одного пацієнта без метастазів у печінці також було діагностовано гострий гепатит. Кровотечі У ході клінічного дослідження у пацієнтів з диференційованим раком щитовидної залози кровотечі було зареєстровано у 34.9% пацієнтів, які отримували ленватиніб, та у 18.3% пацієнтів із групи плацебо. Види кровотеч, частота яких у групі ленватинібу була на ≥0.75% вище, ніж у групі плацебо, включали: носову кровотечу (11.9%), гематурію (6.5%), синець (4.6%), кровотечу з ясен (2.3%), гематохезію (2.3%), кровотеча з прямої кишки (1.5%), гематому (1.1%), гемороїдальна кровотеча (1.1%), кровотеча з гортані (1.1%), петехії (1.1%) та крововилив у пухлину головного мозку (0.8%) . При корекції з урахуванням у 4 рази більшої тривалості експозиції ленватинібу порівняно з плацебо, наступні реакції відбувалися рідше у групі ленватинібу, ніж у групі плацебо: кровохаркання (0.05 епізодів/пацієнто-років у групі ленватинібу проти 0.21 епізодів/пацієнто-років у групі плацебо) та легенева кровотеча (0.02 епізодів/у групі ленватинібу проти 0.09 епізодів/пацієнто-років у групі плацебо). Медіана тривалості часу до першого епізоду кровотечі у пацієнтів із групи ленватинібу становила 10.1 тижня. При порівнянні групи ленватинібу і групи плацебо не було виявлено відмінностей за частотою виникнення серйозних небажаних явищ (3.4% і 3.8%), небажаних явищ, що зажадали дострокового припинення лікування (1.1% і 1.5%), а також небажаних явищ (3.4% та 3.8%) або до зниження його дози (0.4% та 0%). У ході клінічного дослідження у пацієнтів з нирково-клітинною карциномою кровотечі були зареєстровані у 38.7% пацієнтів, які отримували ленватиніб у комбінації з еверолімусом (включаючи 8.1% випадків 3-го ступеня тяжкості та вище). Реакції, що виникали з частотою понад 2%, включали носову кровотечу (22.6%), гематурію (4.8%), гематому (3.2%) та шлункову кровотечу (3.2%). Медіана тривалості часу до першого епізоду кровотечі будь-якої або вище 3-го ступеня тяжкості у пацієнтів, які отримували ленватиніб у комбінації з еверолімусом, становила 10.2 і 7.6 тижнів відповідно. Частота виникнення серйозних кровотеч (внутрішньомозковий крововилив, шлункова кровотеча та гемартроз) склала 4.8%. Відміна терапії через кровотечі зареєстрована у 3.2% пацієнтів, які отримували ленватиніб у комбінації з еверолімусом. Серед 1114 пацієнтів, які отримували ленватиніб, було виявлено 3 (0.3%) пацієнтів з кровотечами 4-го ступеня тяжкості та 5 (0.4%) пацієнтів з кровотечами 5-го ступеня тяжкості, включаючи артеріальну кровотечу, геморагічний інсульт, крововилив в пухлину. кровохаркання та кровотеча з тканин пухлини. У дослідженні у пацієнтів з нирково-клітинною карциномою, був зареєстрований 1 випадок летального результату через внутрішньомозковий крововилив у групі пацієнтів, які отримували ленватиніб у комбінації з еверолімусом і 1 випадок летального результату через внутрішньочерепний крововилив у групі пацієнтів, які отримували ленватиніб. Гіпокальціємія У ході клінічного дослідження у пацієнтів з диференційованим раком щитовидної залози гіпокальціємія була зареєстрована у 12.6% пацієнтів, які отримували ленватиніб, та у жодного з пацієнтів, які отримували плацебо. Медіана тривалості часу до першого виявлення гіпокальціємії у пацієнтів із групи ленватинібу становила 11.1 тижня. Гіпокальціємія 3-го та 4-го ступеня тяжкості мала місце у 5% пацієнтів, які отримували ленватиніб, та жодного з пацієнтів, які отримували плацебо. У більшості випадків гіпокальціємія усувалася в результаті підтримуючого лікування, не призводячи до необхідності припинення лікування або зниження дози ленватинібу (що мало місце у 1.5% і у 1.1% пацієнтів відповідно). У 1 пацієнта з гіпокальціємією 4-го ступеня тяжкості прийом ленватинібу було скасовано. У ході клінічного дослідження у пацієнтів з нирково-клітинною карциномою гіпокальціємія була зареєстрована у 8.1% пацієнтів, які отримували ленватиніб у комбінації з еверолімусом (включаючи 3.2% випадків 3-го ступеня тяжкості та вище), у 5.8% пацієнтів, які отримували ленватиніб у монотерапії одного випадку 3-го ступеня тяжкості та вище), і у 4% пацієнтів, які отримували еверолімус у монотерапії (жодного випадку 3-го ступеня тяжкості та вище). Медіана тривалості часу до першого виявлення гіпокальціємії будь-якої або вище 3-го ступеня тяжкості у пацієнтів, які отримували ленватиніб у комбінації з еверолімусом, становила 28.3 і 45.9 тижнів відповідно. Зареєстровано 1 випадок гіпокальціємії 4-го ступеня тяжкості, спричиненої терапією. Гіпокальціємія не призводила до припинення лікування, зниження дози препаратів або їх скасування. Підвищення рівня ТТГ у крові У ході клінічного дослідження у пацієнтів з нирково-клітинною карциномою гіпотиреоз був зареєстрований у 24% пацієнтів, які отримували ленватиніб у комбінації з еверолімусом, у 37% пацієнтів, які отримували ленватиніб у монотерапії, та у 2% пацієнтів, які отримували еверолімус у монотерапії. Всі випадки гіпотиреозу були 1-го або 2-го ступеня тяжкості. Більше того, 75% пацієнтів, які отримували ленватиніб у комбінації з еверолімусом, не отримували екзогенної замісної терапії і серед них 71% мали нормальний рівень ТТГ на етапі включення до дослідження. У пацієнтів із нормальним рівнем ТТГ у 63% випадків спостерігалося його підвищення у пацієнтів, які отримували ленватиніб у комбінації з еверолімусом, проти жодного випадку у групі монотерапії еверолімусом. Особливі групи пацієнтів Вплив віку Клінічні дані щодо застосування у дітей зараз недоступні. Даних щодо застосування у пацієнтів старше 75 років з нирково-клітинною карциномою недостатньо. Однак, пацієнти старше 75 років з диференційованим раком щитовидної залози мали більш високу ймовірність розвитку артеріальної гіпертензії 3-го або 4-го ступеня тяжкості, протеїнурії, зниження апетиту та дегідратації. У пацієнтів старше 65 років з нирково-клітинною карциномою відмінностей у частоті виникнення небажаних реакцій 3-го та 4-го ступеня не спостерігалося. Вплив статі У пацієнтів жіночої статі з диференційованим раком щитовидної залози спостерігалося підвищення частоти виникнення артеріальної гіпертензії (включаючи випадки 3-го та 4-го ступеня тяжкості), протеїнурії та синдрому долонно-підошовної еритродизестезії, а у пацієнтів чоловічої статі також випадків гастроінтестинальної перфорації та утворення фістул. У пацієнтів з нирково-клітинною карциномою відмінностей у частоті виникнення небажаних реакцій 3-го та 4-го ступеня залежно від статі не спостерігалося. Вплив расової приналежності Даних щодо застосування у пацієнтів азіатської раси з нирково-клітинною карциномою недостатньо. Однак у порівнянні з пацієнтами європеоїдної раси, пацієнти азіатського походження з диференційованим раком щитовидної залози мали більш високу частоту виникнення периферичних набряків, артеріальної гіпертензії, стомлюваності, синдрому долонно-підошовної еритродизестезії, протеїнурії, тромбо. Пацієнти з наявністю артеріальної гіпертензії в анамнезі У пацієнтів з диференційованим раком щитовидної залози з наявністю артеріальної гіпертензії на етапі включення в дослідження була виявлена більш висока частота епізодів артеріальної гіпертензії 3-го або 4-го ступеня тяжкості, протеїнурії, діареї та дегідратації, а також мала місце тенденція до більш серйозної течії , артеріальної гіпотензії, тромбоемболії легеневої артерії, злоякісного плеврального випоту, фібриляції передсердь та симптомів з боку шлунково-кишкового тракту (болів у животі, діареї та блювання). У пацієнтів з нирково-клітинною карциномою з наявністю артеріальної гіпертензії на етапі включення в дослідження було виявлено більш високу частоту епізодів дегідратації, стомлюваності та артеріальної гіпертензії 3-го або 4-го ступеня тяжкості. Пацієнти з наявністю діабету в анамнезі У пацієнтів з нирково-клітинною карциномою з наявністю діабету на етапі включення в дослідження було виявлено більш високу частоту артеріальної гіпертензії, гіпертригліцеридемії та гостру ниркову недостатність 3-го або 4-го ступеня тяжкості. Пацієнти з порушенням функції печінки Даних щодо застосування у пацієнтів з нирково-клітинною карциномою з порушенням функції печінки на етапі включення до дослідження недостатньо. Однак пацієнти з диференційованим раком щитовидної залози з порушенням функції печінки мали вищу частоту артеріальної гіпертензії та синдрому долонно-підошовної еритродизестезії, а також вищу частоту артеріальної гіпертензії та астенії, стомлюваності та гіпокальціємії 3-го або 4-го ступеня. з нормальною функцією печінки. Пацієнти з порушенням функції нирок У пацієнтів з диференційованим раком щитовидної залози з порушенням функції нирок на етапі включення в дослідження, частіше виявлялися такі небажані явища 3-го або 4-го ступеня тяжкості, як артеріальна гіпертензія, протеїнурія, стомлюваність, стоматит, периферичні набряки, тромбоцит інтервалу QT, гіпотиреоз, гіпонатріємія, підвищення рівня ТТГ та пневмонія у порівнянні з пацієнтами без порушення функції нирок. Крім того, у цих пацієнтів найчастіше зустрічалися небажані явища з боку нирок, а також відзначалася тенденція до підвищення частоти порушень печінки. У пацієнтів з нирково-клітинною карциномою з порушенням функції нирок на етапі включення до дослідження, частіше спостерігалася стомлюваність 3-го ступеня тяжкості. Пацієнти з масою тіла менше 60 кг Даних щодо застосування у пацієнтів з масою тіла менше 60 кг із нирково-клітинною карциномою недостатньо. Однак, пацієнти з диференційованим раком щитовидної залози зі зниженою масою тіла (менше 60 кг), мали вищу частоту виникнення синдрому долонно-підошовної еритродизестезії, протеїнурії 3-го або 4-го ступеня тяжкості, гіпокальціємії та гіпонатріємії, а також ймовірності зниження апетиту 3-го чи 4-го ступеня тяжкості. Повідомлення про небажані реакції Вкрай важливо повідомляти про небажані реакції, що виникли під час післяреєстраційного застосування лікарського препарату. Це дозволить контролювати співвідношення користі та ризику при його застосуванні. Прохання медичним працівникам повідомляти про виникнення будь-яких небажаних реакцій на адресу, зазначену в даній інструкції.Взаємодія з лікарськими засобамиІнформація, наведена нижче, стосується застосування ленватинібу. При застосуванні в комбінації з еверолімусом необхідно прочитати також діючу інструкцію з медичного застосування еверолімусу. Вплив інших лікарських засобів на ленватиніб Інші хіміотерапевтичні препарати Одночасне застосування ленватинібу, карбоплатину та паклітакселу не супроводжувалося значними змінами фармакокінетики якогось із трьох препаратів. Вплив ленватинібу на інші лікарські препарати Немає даних, що дозволяють виключити ризик індукції ленвітинібом ізоферменту CYP3A4 або P-глікопротеїну у ШКТ. Це потенційно може призводити до зниження експозиції субстратів ізоферменту CYP3A4 або P-глікопротеїну при пероральному прийомі, що необхідно враховувати при сумісному застосуванні даних препаратів, підтримуюча ефективність якого дуже важлива. Субстрати ізоферменту CYP3A4 з відомим вузьким терапевтичним індексом (наприклад, астемізол, терфенадин, цизаприд, пімозід, хінідин, беприділ або алкалоїди ріжків (ерготамін, дигідроерготамін)) повинні застосовуватися з обережністю у пацієнтів, які приймають. Пероральна контрацепція На даний момент невідомо, чи ленватиніб знижує ефективність гормональної контрацепції, тому жінкам, які приймають пероральну гормональну контрацепцію, рекомендується додатково використовувати бар'єрні методи контрацепції.Спосіб застосування та дозиПрепарат приймають внутрішньо, 1 раз на добу, приблизно в один і той же час, незалежно від їди. Капсулу слід ковтати повністю, запиваючи водою. Також капсулу можна розчинити у воді чи яблучному соку. Для цього на невелику склянку наливають приблизно 1 столову ложку води або яблучного соку і поміщають туди капсули, не відкриваючи і не ламаючи їх. Залишають капсули рідини приблизно на 10 хв, потім перемішують протягом приблизно 3 хв і випивають рідину. Після цього додають у склянку приблизно той самий обсяг рідини, обполіскують нею склянку і випивають вміст. При застосуванні ленватинібу в комбінації з еверолімусом їх приймають одночасно. Необхідно прочитати діючу інструкцію з медичного застосування еверолімусу. Лікування препаратом Ленвіма® повинно проводитись під контролем лікаря з досвідом проведення протипухлинної терапії. Рекомендована добова доза препарату Ленвіма® для терапії пацієнтів з карциномою щитовидної залози становить 24 мг (2 капс. 10 мг та 1 капс. 4 мг) 1 раз на добу. Добову дозу можна переглянути залежно від проявів токсичності препарату (див. підрозділ "Корекція дози"). У разі пропуску чергової дози препарату більш ніж на 12 годин ця доза має бути пропущена. Наступна доза препарату повинна бути прийнята у звичайний час. Рекомендована добова доза препарату Ленвіма для терапії пацієнтів з нирково-клітинною карциномою становить 18 мг (1 капс. 10 мг і 2 капс. 4 мг) 1 раз на добу в комбінації з 5 мг еверолімусу 1 раз на добу. Добову дозу можна переглянути залежно від проявів токсичності препарату (див. підрозділ "Корекція дози"). Добова доза еверолімусу повинна коригуватися відповідно до чинної інструкції з медичного застосування еверолімусу. У разі пропуску чергової дози препарату більш ніж на 12 годин ця доза має бути пропущена. Наступна доза препарату повинна бути прийнята у звичайний час. Лікування препаратом має продовжуватись поки присутня клінічна користь або до прояву неприйнятної токсичності. Корекція дози Для усунення деяких небажаних реакцій може знадобитися тимчасове припинення лікування, корекція дози препарату або його повне скасування (див. розділ "Особливі вказівки"). Легкі або помірно тяжкі небажані реакції (1-го або 2-го ступеня тяжкості) в більшості випадків не вимагають переривання лікування, за винятком тих випадків, коли вони погано переносяться пацієнтами, незважаючи на проведення оптимально вибраного лікування. При тяжких (3-му ступені тяжкості) або погано переносимих пацієнтом небажаних реакціях, необхідно призупинити лікування препаратом Ленвіма до зникнення або зменшення виразності небажаної реакції, після чого може бути відновлено прийом препарату в зменшеній дозі (пропоновані інструкції з корекції дози наведені в Таблиці 1 ). При небажаних реакціях, що загрожують життю (4-го ступеня тяжкості), необхідно припинити лікування препаратом Ленвіма®. Виняток становлять результати лабораторних досліджень, які можуть розцінюватися як такі, що не загрожують життю, тактика при яких може включати ті ж заходи, що і при важких реакціях (3-го ступеня тяжкості). При встановленні ступеня тяжкості небажаної реакції слід керуватися актуальною версією Загальних термінологічних критеріїв для небажаних явищ Національного інституту раку (NCI). Оптимально обране лікування нудоти, блювання та діареї має бути розпочато до припинення лікування або зниження дози препарату Ленвіма®. Токсичні прояви з боку шлунково-кишкового тракту повинні піддаватися активному лікуванню, що дозволяє зменшити ризик порушення функції нирок або розвитку ниркової недостатності (див. розділ "Особливі вказівки"). Таблиця 1. Рекомендації щодо корекції дози препарату Рівень дози Добова доза для лікування пацієнтів з карциномою щитовидної залози. Добова доза для лікування пацієнтів з нирково-клітинною карциномою b, c Рекомендована добова доза 24 мг (2 капс. 10 мг та 1 капс. 4 мг) 18 мг (1 капс. 10 мг та 2 капс. 4 мг) Перше зниження дози 20 мг (2 капс. 10 мг) 14 мг (1 капс. 10 мг та 1 капс. 4 мг) Друге зниження дози 14 мг (1 капс. 10 мг та 1 капс. 4 мг) 10 мг (1 капс. 10 мг) Третє зниження дози 10 мг a (1 капс. 10 мг) 8 мг (1 капс. 4 мг) ПередозуванняМаксимальні дози ленватинібу, вивчені клінічно, становили 32 мг та 40 мг на добу. Також під час клінічних досліджень спостерігалися випадки помилкового прийому в разових дозах від 40 мг до 48 мг. Ці випадки супроводжувалися виникненням таких небажаних реакцій, як артеріальна гіпертензія, нудота, діарея, втома, стоматит, протеїнурія, головний біль та загострення синдрому долонно-підошовної еритродизестезії. Також повідомлялося про випадки передозування ленватинібом, включаючи його одноразове застосування у дозах від 6 до 10 разів, що перевищують рекомендовані добові дози. Ці випадки супроводжувалися виникненням небажаних реакцій, що узгоджуються з вивченим профілем безпеки ленватинібу (наприклад, виникнення ниркової або серцевої недостатності), або протікали за відсутності повідомлень про небажані реакції. Лікування Специфічний антидот при передозуванні ленватинібом відсутній. У разі підозрюваного передозування необхідно припинити прийом препарату та, при необхідності, розпочати відповідну підтримуючу терапію.Запобіжні заходи та особливі вказівкиІнформація, наведена нижче, стосується застосування ленватинібу. При застосуванні в комбінації з еверолімусом необхідно прочитати також діючу інструкцію з медичного застосування еверолімусу. Артеріальна гіпертензія У пацієнтів, які отримували ленватиніб, реєструвалася артеріальна гіпертензія, яка, як правило, розвивалася на ранніх етапах лікування. Достатній контроль артеріального тиску має бути досягнутий до початку лікування ленватинібом. Пацієнти зі схильністю до артеріальної гіпертензії повинні приймати стабільну дозу антигіпертензивної терапії протягом щонайменше 1 тижня до початку терапії ленватинібом. Раннє виявлення та ефективне лікування артеріальної гіпертензії має велике значення для мінімізації необхідності тимчасового припинення лікування ленватинібом або зниження дози препарату. Прийом антигіпертензивних препаратів має бути розпочато відразу після підтвердження підвищення артеріального тиску. Обстеження для виявлення артеріальної гіпертензії має проводитись через 1 тиждень після початку прийому ленватинібу, протягом перших 2 місяців лікування – кожні 2 тижні,потім – щомісяця. Вибір антигіпертензивної терапії має бути індивідуалізований з урахуванням стану пацієнта та відповідати стандартній медичній практиці. Для пацієнтів, які мають нормальний АТ, до початку лікування, у разі підвищення АТ, слід розпочати антигіпертензивну монотерапію препаратом одного з класів антигіпертензивних препаратів. Для пацієнтів, які приймають антигіпертензивні препарати до початку лікування ленватинібом, може знадобитися збільшення дози антигіпертензивного препарату, або додавання препарату з іншого класу. Для пацієнтів з артеріальною гіпертензією та протеїнурією переважним є лікування інгібіторами АПФ або антагоністами рецепторів ангіотензину II. При необхідності при лікуванні гіпертензії можуть бути використані рекомендації, представлені в Таблиці 3.Вибір антигіпертензивної терапії має бути індивідуалізований з урахуванням стану пацієнта та відповідати стандартній медичній практиці. Для пацієнтів, які мають нормальний АТ, до початку лікування, у разі підвищення АТ, слід розпочати антигіпертензивну монотерапію препаратом одного з класів антигіпертензивних препаратів. Для пацієнтів, які приймають антигіпертензивні препарати до початку лікування ленватинібом, може знадобитися збільшення дози антигіпертензивного препарату, або додавання препарату з іншого класу. Для пацієнтів з артеріальною гіпертензією та протеїнурією переважним є лікування інгібіторами АПФ або антагоністами рецепторів ангіотензину II. При необхідності при лікуванні гіпертензії можуть бути використані рекомендації, представлені в Таблиці 3.Вибір антигіпертензивної терапії має бути індивідуалізований з урахуванням стану пацієнта та відповідати стандартній медичній практиці. Для пацієнтів, які мають нормальний АТ, до початку лікування, у разі підвищення АТ, слід розпочати антигіпертензивну монотерапію препаратом одного з класів антигіпертензивних препаратів. Для пацієнтів, які приймають антигіпертензивні препарати до початку лікування ленватинібом, може знадобитися збільшення дози антигіпертензивного препарату, або додавання препарату з іншого класу. Для пацієнтів з артеріальною гіпертензією та протеїнурією переважним є лікування інгібіторами АПФ або антагоністами рецепторів ангіотензину II. При необхідності при лікуванні гіпертензії можуть бути використані рекомендації, представлені в Таблиці 3. Таблиця 3. Рекомендації щодо лікування артеріальної гіпертензії Рівень АТ* Рекомендовані заходи Систолічний артеріальний тиск від 140 до 160 мм рт. ст. або діастолічний АТ від 90 до 100 мм рт. ст. Продовжувати прийом ленватинібу та призначити антигіпертензивну терапію, якщо пацієнт її не отримує. АБО Продовжувати прийом ленватинібу і підвищити дозу антигіпертензивного препарату, що застосовується, або призначити додаткове лікування для нормалізації АТ. Систолічний артеріальний тиск більше 160 мм рт. ст. або діастолічний АТ понад 100 мм рт. ст., незважаючи на проведення оптимально обраної антигіпертензивної терапії 1. Зупинити прийом ленватинібу. 2. При зниженні АД систоли до 150 мм рт. ст. та діастолічного АТ – до 95 мм рт. ст. і при отриманні стабільної дози антигіпертензивного препарату протягом не менше 48 годин може бути відновлено прийом ленватинібу в зменшеній дозі (див. розділ "Режим дозування") Погрозливі для життя ускладнення (злоякісна гіпертензія, неврологічні розлади або гіпертонічний криз) Пацієнт потребує невідкладної медичної допомоги. Припинити прийом ленватинібу, розпочати відповідне лікування. * АТ - артеріальний тиск Жінки дітородного віку Жінкам дітородного віку слід оберігатися від настання вагітності, використовуючи високоефективні методи контрацепції під час застосування ленватинібу та протягом щонайменше 1 місяця після завершення лікування. Невідомо, чи ленватиніб підвищує ризик розвитку тромбоемболії в комбінації з пероральною контрацепцією. Протеїнурія У пацієнтів, які отримували ленватиніб, реєструвалася протеїнурія, яка, як правило, розвивалася на ранніх етапах лікування. У пацієнтів, які отримують ленватиніб, слід проводити регулярне дослідження сечі на наявність білка. При виявленні в сечі значних кількостей білка експрес-методом (≥2+) може знадобитися припинення лікування ленватинібом, корекція його дози або повне скасування препарату (див. розділ "Режим дозування"). Порушення функції нирок або ниркова недостатність У пацієнтів, які отримували ленватиніб, реєструвалося порушення функції нирок, зокрема. випадки ниркової недостатності (див. розділ "Побічна дія"). Основним ідентифікованим фактором ризику порушення функції нирок була дегідратація та/або гіповолемія внаслідок токсичної дії на ШКТ. Токсичні прояви з боку шлунково-кишкового тракту повинні піддаватися активному лікуванню, що дозволяє зменшити ризик порушення функції нирок або розвитку ниркової недостатності. Може знадобитися тимчасове припинення лікування ленватинібом, корекція дози препарату або його повне скасування (див. розділ "Режим дозування"). У пацієнтів з тяжкою нирковою недостатністю потрібна корекція початкової дози ленватинібу (див. розділ "Режим дозування"). Серцева недостатність У пацієнтів, які отримували ленватиніб, реєструвалася серцева недостатність (з частотою менше ніж 1%), а також зниження фракції викиду лівого шлуночка. Пацієнти повинні проходити обстеження для виявлення симптомів та клінічних ознак декомпенсації функції серця, наявність яких може вимагати тимчасового припинення лікування, корекції дози препарату або його повної відміни (див. розділ "Режим дозування"). Синдром оборотної задньої енцефалопатії/Синдром оборотної задньої лейкоенцефалопатії У пацієнтів, які отримували ленватиніб, діагностували синдром оборотної задньої енцефалопатії (із частотою менше 1%). Даний синдром є неврологічним захворюванням, клінічна картина якого може включати головний біль, судоми, летаргію, сплутаність свідомості, розлад розумових здібностей, блідість, порушення зору та інші неврологічні симптоми. Може мати місце артеріальна гіпертензія від помірного до тяжкого ступеня. Для підтвердження діагнозу потрібне проведення магнітно-резонансної томографії. Потрібно вжити відповідних заходів для контролю показників АТ (див. підрозділ "Артеріальна гіпертензія"). У пацієнтів з симптомами та клінічними ознаками синдрому оборотної задньої енцефалопатії може знадобитися тимчасове припинення лікування ленватинібом, корекція дози препарату або його повне скасування (див. розділ "Режим дозування"). Гепатотоксична дія Найчастіші небажані реакції, пов'язані з гепатотоксичною дією препарату, включали підвищення активності АЛТ, АСТ та концентрації білірубіну в крові. У пацієнтів, які отримували ленватиніб, діагностували печінкову недостатність та гострий гепатит (із частотою менше 1%). У більшості випадків печінкова недостатність розвивалася у пацієнтів з прогресуючим метастатичним ураженням печінки. Дослідження показників функції печінки має проводитися до початку прийому ленватинібу, протягом перших 2 місяців лікування – кожні 2 тижні, потім щомісячно протягом усього періоду лікування. У разі виникнення ознак гепатотоксичної дії може знадобитися тимчасове припинення лікування ленватинібом, корекція дози препарату або його повне скасування (див. розділ "Режим дозування"). Кровотечі У пацієнтів, які отримували ленватиніб, реєструвалися випадки кровотечі. Найчастіше реєстрованим небажаним явищем кровотечі була носова кровотеча середнього ступеня тяжкості. Тим не менш, при терапії ленватинібом були зареєстровані серйозні кровотечі, пов'язані з пухлиною, в т.ч. зі смертельним наслідком. Через потенційний ризик серйозної кровотечі, пов'язаний із зменшенням або некрозом пухлини на фоні терапії ленватинібом, слід враховувати ступінь інвазії пухлини, інфільтрацію великих кровоносних судин (наприклад, сонної артерії). У разі виникнення кровотечі може знадобитися тимчасове припинення лікування ленватинібом, корекція дози препарату або його повне скасування (див. розділ "Режим дозування"). Тромбоемболії артерій У пацієнтів, які отримували ленватиніб, діагностували захворювання групи тромбоемболій артерій (ТЕА), в т.ч. цереброваскулярні розлади, транзиторну ішемічну атаку та інфаркт міокарда. Ленватиніб не досліджувався у пацієнтів з ТЕА, які були перенесені протягом попередніх 6 місяців, і тому його слід використовувати з обережністю у таких пацієнтів. Рішення про початок лікування має бути засноване на оцінці користь-ризик для конкретного пацієнта. У разі виникнення артеріальної тромбоемболії, терапію ленватинібом слід відмінити. Гастроінтестинальна перфорація та утворення фістул У пацієнтів, які отримували ленватиніб, реєструвалися випадки гастроінтестинальної перфорації або утворення фістул. У більшості випадків вони мали місце у пацієнтів з наявністю факторів ризику, до яких належали перенесені хірургічні операції або променева терапія. Може знадобитися тимчасове припинення лікування ленватинібом, корекція дози препарату або його повне скасування (див. розділ "Режим дозування"). Подовження інтервалу QT Подовження інтервалу QT/QTc у пацієнтів, які отримували ленватиніб, зустрічалося частіше, ніж у пацієнтів, які отримували плацебо. Моніторинг електрокардіографічних показників повинен проводитися у пацієнтів із вродженим синдромом подовженого інтервалу QT, застійною серцевою недостатністю або брадіаритмією, а також у пацієнтів, які отримують лікарські препарати з відомою здатністю подовжувати інтервал QT (включаючи антиаритмічні препарати класів ІА та ІІІ). Порушення балансу електролітів, такі як гіпокаліємія, гіпокальціємія та гіпомагніємія збільшують ризик подовження інтервалу QT, тому слід здійснювати контроль та корекцію балансу електролітів у всіх пацієнтів до початку лікування. У процесі лікування слід проводити періодичний моніторинг ЕКГ та електролітів (магнію, калію та кальцію). Порушення придушення рівня ТТГ у крові/Дисфункція щитовидної залози У пацієнтів, які отримували ленватиніб, було зареєстровано випадки гіпотиреозу. Моніторинг функції щитовидної залози слід проводити до початку, а також у процесі лікування ленватинібом. Лікування гіпотиреозу слід проводити відповідно до прийнятих стандартів лікування до досягнення еутиреоїдного стану. Ленватиніб порушує екзогенну супресію ТТГ. Слід проводити регулярний моніторинг рівня ТТГ і коригувати дозу гормонів щитовидної залози, що приймається, до досягнення прийнятного рівня ТТГ з урахуванням терапевтичної мішені конкретного пацієнта. Особливі групи пацієнтів Даних щодо застосування ленватинібу у пацієнтів з расовою приналежністю, відмінною від європеоїдної та азіатської, а також у віці старше 75 років, недостатньо. Лікування ленватинібом у таких пацієнтів слід проводити з обережністю, зважаючи на знижену переносимість ленватинібу пацієнтами азіатської раси та літніми пацієнтами. Немає даних про застосування ленватинібу відразу після терапії сорафенібом або іншими протипухлинними препаратами, тому можливий ризик розвитку доданої токсичності, якщо не дотримано адекватного періоду вимивання між курсами лікування. Мінімальний період вимивання у клінічних дослідженнях становив 4 тижні. Вплив на здатність керувати транспортними засобами та працювати з механізмами Інформація, наведена нижче, стосується застосування ленватинібу. При застосуванні в комбінації з еверолімусом необхідно прочитати також діючу інструкцію з медичного застосування еверолімусу. Ленватиніб незначно впливає на здатність керувати транспортними засобами та працювати з механізмами через небажані ефекти, такі як стомлюваність і запаморочення. Пацієнти, у яких мають місце це симптоми, повинні бути обережними при керуванні автотранспортом і роботі з рухомими механізмами.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
657,00 грн
617,00 грн
Склад, форма випуску та упаковкаТаблетка - 1 таб. Активна речовина: летрозол 25 мг; Допоміжні речовини: лактози моногідрат 61,5 мг, крохмаль кукурудзяний 6,6 мг, карбоксиметилкрохмаль натрію (тип А) 4,0 мг, целюлоза мікрокристалічна 25,0 мг, стеарат магнію 1,0 мг. 30 шт. в упаковці.Опис лікарської формиКруглі двоопуклі таблетки, вкриті плівковою оболонкою жовтого кольору.ФармакокінетикаЛетрозол швидко і повністю всмоктується із шлунково-кишкового тракту (ШКТ), середня біодоступність становить 99,9%. Їда трохи знижує швидкість абсорбції. Середнє значення часу досягнення максимальної концентрації летрозолу в крові (ТСmax) становить 1 годину при прийомі летрозолу натще і 2 години – при прийомі з їжею; середнє значення максимальної концентрації (Сmax) становить 129+20,3 нмоль/л при прийомі натще і 98,7+18,6 нмоль/л - при прийомі з їжею, проте ступінь всмоктування летрозолу (при оцінці площі під кривою "концентрація- час" (AUC)) не змінюється. Невеликі зміни у швидкості всмоктування розцінюються як такі, що не мають клінічного значення, тому летрозол можна приймати незалежно від їди. Зв'язок летрозолу з білками плазми становить приблизно 60% (переважно з альбуміном - 55%). Концентрація летрозолу в еритроцитах становить близько 80% від такої у плазмі крові. Здається обсяг розподілу в рівноважному стані становить близько 1,87+0,47 л/кг. рівноважна концентрація досягається протягом 2-6 тижнів щоденного прийому добової дози 2,5 мг. Фармакокінетика нелінійна. Кумуляції при тривалому застосуванні не відмічено. Летрозол значною мірою піддається метаболізму під дією ізоферментів CYP3A4 та CYP2A6 цитохрому Р450 з утворенням фармакологічно неактивної карбінолової сполуки. Виводиться переважно нирками у вигляді метаболітів, меншою мірою – через кишечник. Кінцевий період напіввиведення (Т1/2) становить 48 год. Фармакокінетичні параметри летрозолу не залежать від віку пацієнта. При нирковій недостатності фармакокінетичні параметри не змінюються. При помірно вираженому порушенні функції печінки (клас В за шкалою Чайлд-П'ю) середні величини AUC хоча й вище на 37%, але залишаються в межах діапазону значень, які відзначаються в осіб без порушень функції печінки. У хворих з цирозом печінки та тяжкими порушеннями її функції (клас С за шкалою Чайлд-П'ю) AUC збільшується на 95% та Т1/2 на 187%. Однак, враховуючи хорошу переносимість високих доз препарату (5-10 мг на добу), у цих випадках необхідності змінювати дозу летрозолу немає.ФармакодинамікаЛетрозол має антиестрогенну дію, селективно інгібує ароматазу (фермент синтезу естрогенів) шляхом високоспецифічного конкурентного зв'язування з суб'єдиницею цього ферменту - гемом цитохрому Р450. Блокує синтез естрогенів як у периферичній, так і в пухлинній тканинах. У жінок у постменопаузному періоді естрогени утворюються переважно за участю ферменту ароматази, який перетворює андрогени, що синтезуються в надниркових залозах (насамперед, андростендіон і тестостерон) на естрон і естрадіол. Щоденний прийом летрозолу в добовій дозі 0,1-5 мг призводить до зниження концентрації естрадіолу, естрону та естрону сульфату у плазмі крові на 75-95% від вихідного вмісту. Супресія синтезу естрогену підтримується протягом усього періоду лікування. При застосуванні летрозолу в діапазоні доз від 0,1 до 5 мг порушення синтезу стероїдних гормонів у надниркових залозах не спостерігається, тест з АКТГ не виявляє порушень синтезу альдостерону або кортизолу. Додаткового призначення глюкокортикоїдів та мінералокортикоїдів не потрібно. Блокада біосинтезу естрогенів не призводить до накопичення андрогенів, які є попередниками естрогену. На фоні прийому летрозолу змін концентрацій лютеїнізуючого та фолікулостимулюючого гормонів у плазмі крові, змін функції щитовидної залози, змін ліпідного профілю, підвищення частоти інфарктів міокарда та інсультів не було відзначено. З огляду на лікування летрозолом слабко підвищується частота остеопорозу (6,9% проти 5,5% на плацебо). Однак, частота переломів кісток у пацієнток, які отримують летрозол, не відрізняється від такої у здорових людей того ж віку. Адьювантна терапія. Летрозол ранніх стадій раку молочної залози знижує ризик рецидивів, збільшує виживання без ознак захворювань протягом 5 років, знижує ризик розвитку вторинних пухлин. Продовжена адьювантна терапія летрозолом знижує ризик рецидивів на 42%. Достовірна перевага виживання без ознак захворювання в групі летрозолу відзначалося незалежно від залучення лімфатичних вузлів. Лікування летрозолом знижує смертність пацієнток із залученням лімфатичних вузлів на 40%.Показання до застосуванняРанні стадії раку молочної залози, клітини якого мають рецептори до гормонів, у жінок у постменопаузі як ад'ювантна терапія. Ранні стадії раку молочної залози у жінок у постменопаузі після завершення стандартної ад'ювантної терапії тамоксифеном як продовжена ад'ювантна терапія. Поширені гормонозалежні форми раку молочної залози у жінок у постменопаузі (терапія першої лінії). Поширені форми раку молочної залози у жінок у постменопаузі (природній або викликаній штучно), які отримували попередню терапію антиестрогенами.Протипоказання до застосуванняГіперчутливість до активної речовини або до будь-якої допоміжної речовини препарату. Ендокринний статус, характерний для репродуктивного періоду. Вагітність, період лактації. Дитячий вік до 18 років (ефективність та безпека для дітей не встановлені). Виражена печінкова (клас С за шкалою Чайлд-П'ю) та ниркова недостатність (кліренс креатиніну (КК) менше 10 мл/хв), недостатність лактази, непереносимість лактози, глюкозо-галактозна мальабсорбція.Вагітність та лактаціяПрепарат Лестродекс протипоказаний до застосування при вагітності та. у період лактації. Під час терапії препаратом Лестродекс з огляду на потенційну можливість настання вагітності жінкам у перименопаузному та ранньому постменопаузному періоді слід використовувати надійні способи контрацепції до встановлення стабільного постменопаузного гормонального рівня.Побічна діяЯк правило, побічні реакції були слабко або помірно виражені і, в основному, пов'язані з придушенням синтезу естрогенів (наприклад, припливи крові до обличчя, алопеція та вагінальні кровотечі). Частота прояву побічних реакцій наведена відповідно до наступної шкали: дуже часто (> 1/10), часто (> 1/100, >1/10), іноді (> 1/1000, <1/100), рідко (> 1/10000) , <1/1000), дуже рідко (<1/10000), частота невідома. Інфекційні та паразитарні захворювання: іноді – інфекції сечовивідних шляхів. Доброякісні, злоякісні та неуточнені новоутворення (включаючи кісти та поліпи): іноді – болі в пухлинних осередках (незастосовно при ад'ювантному та тривалому ад'ювантному лікуванні). Порушення з боку крові та лімфатичної системи: іноді – лейкопенія. Порушення з боку обміну речовин та харчування: часто – анорексія, підвищення апетиту, гіперхолестеринемія; іноді – генералізовані набряки. Порушення психіки: часто – депресія; іноді - тривога, включаючи нервозність та дратівливість. Порушення з боку нервової системи: часто – головний біль, запаморочення; іноді – сонливість, безсоння, погіршення пам'яті; розлад чутливості (дизестезія), включаючи парестезію; гіпестезія, порушення смакових відчуттів, епізоди порушення мозкового кровообігу. Порушення органу зору: іноді - катаракта, подразнення очей, нечітке зір. Порушення з боку серця: іноді – відчуття серцебиття, тахікардія. Порушення з боку судин: іноді – тромбофлебіт, включаючи тромбофлебіт поверхневих та глибоких вен, артеріальну гіпертензію, ішемічну хворобу серця; рідко – легенева емболія, артеріальний тромбоз, інсульт. Порушення з боку дихальної системи, органів грудної клітки та середостіння: іноді – задишка, кашель. Порушення з боку шлунково-кишкового тракту: часто – нудота, блювання, диспепсія, запор, діарея; іноді – біль у животі, стоматит, сухість у роті. Порушення з боку печінки та жовчовивідних шляхів: іноді – підвищення активності печінкових ферментів. Порушення з боку шкіри та підшкірних тканин: дуже часто – підвищене потовиділення; часто – алопеція; висип, включаючи еритематозний, макулопапульозний, везикулярний висип; псоріазоподібні висипання; іноді - свербіж, сухість шкіри, кропив'янка; частота невідома – ангіоневротичний набряк, анафілактичні реакції. Порушення з боку скелетно-м'язової та сполучної тканини: дуже часто – артралгія; часто – міалгія, біль у кістках, остеопороз, переломи кісток; іноді – артрит. Порушення з боку нирок та сечовивідних шляхів: іноді – прискорене сечовипускання. Порушення з боку статевих органів та молочної залози: іноді – вагінальна кровотеча, виділення з піхви, сухість піхви, біль у молочних залозах. Загальні розлади та порушення у місці введення: дуже часто – припливи крові, втома, включаючи астенію; часто - нездужання, периферичні набряки; іноді – гіпертермія, сухість слизової оболонки, спрага. Вплив на результати лабораторних та інструментальних досліджень: часто – збільшення маси тіла; іноді – зниження маси тіла. Є окремі повідомлення про випадки передозування летрозолу. Якісь специфічні методи лікування передозування невідомі. Показана симптоматична та підтримуюча терапія. Летрозол виводиться із плазми при гемодіалізі.Взаємодія з лікарськими засобамиПри одночасному призначенні летрозолу з циметидином та варфарином клінічно значимих взаємодій не спостерігається. Клінічного досвіду щодо застосування летрозолу в комбінації з іншими протипухлинними засобами в даний час немає. Відповідно до результатів досліджень in vitro летрозол пригнічує активність ізоферментів цитохрому Р450 CYP2A6 та помірною мірою - CYP2C19. Слід бути обережними при спільному застосуванні летрозолу та препаратів, що метаболізуються переважно за участю вищеназваних ізоферментів та мають вузький терапевтичний індекс.Спосіб застосування та дозиРекомендована доза препарату Лестродекс – по 2,5 мг 1 раз на добу. Як продовжена ад'ювантна терапія лікування має тривати протягом 5 років або до появи ознак прогресування захворювання. У пацієнток із поширеним або метастатичним раком лікування препаратом Лестродекс слід продовжувати до явного прогресування пухлини. Не потрібна корекція дози для пацієнтів похилого віку. Пацієнтки з порушенням функції печінки та нирок: при порушеннях функції печінки або нирок (КК більше 10 мл/хв) корекції дози препарату не потрібне. Всередину, незалежно від їди.ПередозуванняЄ окремі повідомлення про випадки передозування летрозолу. Якісь специфічні методи лікування передозування не відомі. Показана симптоматична та підтримуюча терапія. Летрозол виводиться із плазми при гемодіалізі.Запобіжні заходи та особливі вказівкиУ пацієнток, у яких не зрозумілий статус постменопаузи, перед початком лікування рекомендується визначення концентрації лютеїнізуючого гормону, фолікулостимулюючого гормону та/або естрадіолу для підтвердження статусу менопаузи. Порушення функції нирок. Немає достатніх даних про застосування летрозолу у пацієнток з КК менше 10 мл/хв. У хворих з КК менше 10 мл/хв слід оцінити співвідношення потенційного ризику та очікуваної користі. Порушення функції печінки. Препарат Лестродекс слід застосовувати з обережністю лише після ретельної оцінки співвідношення потенційної користі та можливого ризику у пацієнток з тяжкими порушеннями функції печінки (клас С за шкалою Чайлд-П'ю) (див. розділ Фармакокінетика). Вплив на кісткову тканину. Летрозол сильно впливає зниження концентрації естрогенів. У пацієнток з остеопорозом та/або переломами в історії хвороби або з підвищеним ризиком розвитку остеопорозу, мінеральну щільність кісткової тканини слід оцінювати методом денситометрії на початку лікування та регулярно на його протязі. При необхідності слід призначати лікування або профілактику остеопорозу та ретельно спостерігати за станом пацієнтки (див. розділ Побічна дія). Інші запобіжні заходи. Оскільки кожна таблетка, покрита плівковою оболонкою, препарату Лестродекс містить 58,4 мг лактози у вигляді лактози моногідрату, його не рекомендується застосовувати пацієнтам з рідкісними спадковими захворюваннями непереносимості галактози, з тяжкою недостатністю лактази або глюкозо-галактозною мальаборою. Оскільки в період терапії препаратом Лестродекс можливий розвиток втоми та запаморочення, а також сонливості, слід з обережністю виконувати роботу, яка потребує підвищеної уваги, швидкості рухових та психічних реакцій (в т.ч. керування автомобілем або управління механізмами).Умови відпустки з аптекЗа рецептом
1 343,00 грн
1 295,00 грн
Склад, форма випуску та упаковкаТаблетки, покриті плівковою оболонкою - 1 таб. активна речовина: летрозол у перерахунку на 100% речовину – 2,5 мг; допоміжні речовини: лактози моногідрат, крохмаль кукурудзяний, гіпромелоза, целюлоза мікрокристалічна, натрію карбоксиметилкрохмаль, кремнію діоксид колоїдний, магнію стеарат. склад оболонки: опадрай жовтий 03B82927 (гіпромелоза, титану діоксид (Е171), барвник заліза оксид жовтий (Е172), макрогол 400, тальк). По 10 таблеток у контурне осередкове пакування з плівки полівінілхлоридної та фольги алюмінієвої. 3 контурні коміркові упаковки разом з інструкцією із застосування поміщають у пачку з картону.Опис лікарської формиТаблетки, вкриті плівковою оболонкою, темно-жовтого кольору, круглі, двоопуклі, гладкі з обох боків. На поперечному розрізі ядро - таблетки білого або майже білого кольору.Фармакотерапевтична групаПротипухлинний засіб, синтез естрогенів інгібітор.ФармакокінетикаЛетрозол швидко і повністю всмоктується із шлунково-кишкового тракту (ШКТ), середня біодоступність становить 99,9%. Їда трохи знижує швидкість абсорбції. Середнє значення часу досягнення максимальної концентрації летрозолу в крові (ТСmах) становить 1 годину при прийомі летрозолу натще і 2 години – при прийомі з їжею; середнє значення максимальної концентрації (Сmах) становить 129±20,3 нмоль/л при прийомі натще і 98,7±18,6 нмоль/л при прийомі з їжею, проте ступінь всмоктування летрозолу (при оцінці площі під кривою "концентрація-час" " (AUC)) не змінюється. Невеликі зміни у швидкості всмоктування розцінюються як такі, що не мають клінічного значення, тому летрозол можна приймати незалежно від їди. Зв'язок летрозолу з білками плазми становить приблизно 60% (переважно з альбуміном - 55%). Концентрація летрозолу в еритроцитах становить близько 80% від такої у плазмі крові. Здається обсяг розподілу в рівноважному стані становить близько 1,87±0,47 л/кг. рівноважна концентрація досягається протягом 2-6 тижнів щоденного прийому добової дози 2,5 мг. Фармакокінетика нелінійна. Кумуляції при тривалому застосуванні не відмічено. Летрозол значною мірою піддається метаболізму під дією ізоферментів CYP3A4 та CYP2A6 цитохрому Р450 з утворенням фармакологічно неактивної карбінолової сполуки. Виводиться переважно нирками у вигляді метаболітів, меншою мірою – через кишечник. Кінцевий період напіввиведення (Т1/2) становить 48 год. Фармакокінетичні параметри летрозолу не залежать від віку пацієнта. При нирковій недостатності фармакокінетичні параметри не змінюються. При порушенні функції печінки середнього ступеня тяжкості (клас В за шкалою Чайлд-П'ю) середні величини AUC хоча й вищі на 37%, але залишаються в межах діапазону значень, які відзначаються в осіб без порушень функції печінки. У хворих з цирозом печінки та тяжкими порушеннями її функції (клас С за шкалою Чайлд-П'ю) AUC збільшується на 95% та Т1/2 на 187%. Однак, враховуючи хорошу переносимість високих доз препарату (5-10 мг на добу), у цих випадках необхідності змінювати дозу летрозолу немає.ФармакодинамікаЛетрозол має антиестрогенну дію, селективно інгібує ароматазу (фермент синтезу естрогенів) шляхом високоспецифічного конкурентного зв'язування із субодиницею цього ферменту – гемом цитохрому Р450. Блокує синтез естрогенів як у периферичній, так і в пухлинній тканинах. У жінок у постменопаузному періоді естрогени утворюються переважно за участю ферменту ароматази, який перетворює андрогени, що синтезуються в надниркових залозах (насамперед, андростендіон і тестостерон) на естрон і естрадіол. Щоденний прийом летрозолу в добовій дозі 0,1-5 мг призводить до зниження концентрації естрадіолу, естрону та естрону сульфату у плазмі крові на 75-95% від вихідного вмісту. Супресія синтезу естрогену підтримується протягом усього періоду лікування. При застосуванні летрозолу в діапазоні доз від 0,1 до 5 мг порушення синтезу стероїдних гормонів у надниркових залозах не спостерігається, тест з адренокортикотропним гормоном (АКТЕ) не виявляє порушень синтезу альдостерону або кортизолу. Додаткового призначення глюкокортикоїдів та мінералокортикоїдів не потрібно. Блокада біосинтезу естрогенів не призводить до накопичення андрогенів, які є попередниками естрогену. На фоні прийому летрозолу змін концентрацій лютеїнізуючого та фолікулостимулюючого гормонів у плазмі крові, змін функції щитовидної залози, змін ліпідного профілю, підвищення частоти інфарктів міокарда та інсультів не було відзначено. З огляду на лікування летрозолом слабко підвищується частота остеопорозу (6,9% проти 5,5% на плацебо). Однак частота переломів кісток у пацієнток, які отримують летрозол, не відрізняється від такої у здорових людей того ж віку. Ад'ювантна терапія летрозолом ранніх стадій раку молочної залози знижує ризик рецидивів, збільшує виживання без ознак захворювання протягом 5 років, знижує ризик розвитку вторинних пухлин. Продовжена ад'ювантна терапія летрозолом знижує ризик рецидивів на 42%. Достовірна перевага виживання без ознак захворювання в групі летрозолу відзначалося незалежно від залучення лімфатичних вузлів. Лікування летрозолом знижує смертність пацієнток із залученням лімфатичних вузлів на 40%.Показання до застосуванняРанні стадії інвазивного раку молочної залози, клітини якого мають рецептори до гормонів, у жінок у постменопаузі, як ад'ювантна терапія. Ранні стадії інвазивного раку молочної залози у жінок у постменопаузі після завершення стандартної ад'ювантної терапії тамоксифеном протягом 5 років як продовжена ад'ювантна терапія. Поширені гормонозалежні форми раку молочної залози у жінок у постменопаузі (терапія першої лінії). Поширені форми раку молочної залози при розвитку рецидиву або прогресування захворювання у жінок у постменопаузі (природній або спричиненій штучно), які отримували попередню терапію антиестрогенами.Протипоказання до застосуванняПідвищена чутливість до летрозолу або до будь-якого іншого компонента препарату. Ендокринний статус, характерний для репродуктивного періоду. Вагітність та період грудного вигодовування. Дитячий вік до 18 років (ефективність та безпека для дітей не встановлена). З обережністю Дефіцит лактази, непереносимість лактози, глюкозо-галактозна мальабсорбція. Тяжка печінкова недостатність (клас С за шкалою Чайлд-П'ю). Тяжка ниркова недостатність (кліренс креатиніну менше 10 мл/хв). Одночасне застосування летрозолу з препаратами, які мають низький терапевтичний індекс. Перед призначенням препарату Летрозол-Акрі таким пацієнткам слід ретельно зважити співвідношення між потенційним ризиком та очікуваним ефектом лікування.Вагітність та лактаціяПротипоказаний при вагітності, під час лактації.Побічна діяЗазвичай, побічні реакції були слабко чи помірковано виражені і, переважно, пов'язані з придушенням синтезу естрогенів. Частота виникнення побічних реакцій оцінюється таким чином: що виникають дуже часто (≥ 10%), часто (≥1%, < 10%), нечасто (≥ 0,1%, < 1%), рідко (≥ 0,01%, < 0,1%), дуже рідко ( З боку системи травлення: часто – нудота, блювання, диспепсія, запор, діарея; нечасто – біль у животі, стоматит, сухість у роті. З боку системи печінки та жовчовивідних шляхів: нечасто – підвищення активності "печінкових" ферментів; дуже рідко – гепатит. З боку нервової системи: часто – головний біль, запаморочення, депресія; нечасто – тривожність, нервозність, дратівливість, сонливість, безсоння, погіршення пам'яті, дизестезія, парестезія, гіпестезія, порушення смакового сприйняття, епізоди порушення мозкового кровообігу, синдром зап'ясткового каналу. З боку органів кровотворення: нечасто – лейкопенія. З боку серцево-судинної системи: нечасто - відчуття серцебиття, тахікардія, тромбофлебіт поверхневих і глибоких вен, підвищення артеріального тиску (АТ), ішемічна хвороба серця (включаючи вперше виявлену або погіршення перебігу наявної стенокардії; міокарда), тромбоемболія; рідко – емболія легеневої артерії, тромбоз артерій, інсульт. З боку дихальної системи: нечасто – задишка, кашель. З боку шкіри та шкірних придатків: часто - алопеція, підвищена пітливість, шкірний висип (включаючи еритематозний, макулопапульозний, везикулярний висип, псоріазоподібні висипання); нечасто - свербіж шкіри, сухість шкіри, кропив'янка; дуже рідко – ангіоневротичний набряк, анафілактичні реакції, синдром Лайєлла (токсичний епідермальний некроліз), синдром Стівенса-Джонсона (злоякісна поліморфна ексудативна еритема). З боку скелетно-м'язової системи: дуже часто – артралгія; часто – міалгія, біль у кістках, остеопороз, переломи кісток; нечасто – артрит; частота невідома – синдром клацаючого пальця. З боку органу зору: нечасто – катаракта, подразнення очей, затуманювання зору. З боку сечовивідної системи: нечасто – прискорене сечовипускання, інфекції сечовивідних шляхів. З боку репродуктивної системи: нечасто – вагінальні кровотечі, виділення з піхви, сухість піхви, біль у молочних залозах. Інші: дуже часто - нападоподібні відчуття жару ("припливи"); часто – підвищена стомлюваність, астенія, нездужання, периферичні набряки, підвищення маси тіла, гіперхолестеринемія, анорексія, підвищення апетиту; нечасто - зниження маси тіла, спрага, гіпертермія (пірексія), сухість слизових оболонок, генералізовані набряки, біль у пухлинних осередках.Взаємодія з лікарськими засобамиПри одночасному застосуванні летрозолу з циметидином та варфарином клінічно значимих взаємодій не спостерігається. Клінічного досвіду щодо застосування летрозолу в комбінації з іншими протипухлинними засобами в даний час немає. Згідно з результатами досліджень in vitro летрозол пригнічує активність ізоферментів цитохрому Р450 – CYP2A6 та CYP2C19 (останнього – помірно). При вирішенні питання значення цих даних для клініки необхідно враховувати, що ізофермент CYP2A6 не відіграє істотної ролі в метаболізмі лікарських засобів. В експериментах in vitro було показано, що летрозол у концентраціях, що у 100 разів перевищують рівноважні концентрації в плазмі, не має здатності істотно пригнічувати метаболізм діазепаму (субстрату ізоферменту CYP2C19). Таким чином, клінічно значущі взаємодії з ізоферментом CYP2C19 є малоймовірними. Тим не менш, слід дотримуватися обережності при спільному застосуванні летрозолу та лікарських засобів, що метаболізуються переважно за участю вищеназваних ізоферментів та мають вузький терапевтичний індекс. Одночасне застосування потужних інгібіторів ізоферменту CYP3A4 (наприклад, кетоконазол, ітраконазол, вориконазол, ритонавір, кларитроміцин та телітроміцин) та ізоферменту CYP2A6 (наприклад, метоксален) може призвести до збільшення експозиції летрозолу. Необхідно бути обережними при одночасному застосуванні летрозолу та потужних інгібіторів ізоферментів CYP3A4 та CYP2A6. Індуктори ізоферментів CYP3A4 та CYP2A6 здатні підвищувати метаболізм летрозолу, тим самим знижуючи його концентрацію у сироватці крові. Одночасне застосування індукторів ізоферменту CYP3A4 (наприклад, фенітоїн, рифампіцин, карбамазепін, фенобарбітал, звіробій продірявлений) та CYP2A6 може призвести до зниження експозиції летрозолу.Спосіб застосування та дозиВсередину, незалежно від їди. Дорослі: рекомендована доза препарату Летрозол-Акрі становить 2,5 мг один раз на добу, щодня, тривало. Як продовжена ад'ювантна терапія лікування має тривати протягом 5 років (не довше 5 років). При появі ознак прогресування захворювання прийом препарату слід припинити. У пацієнток похилого віку корекція дози препарату Летрозол-Акрі® не потрібна. Пацієнтки з порушенням функції печінки та/або нирок: при порушеннях функції печінки легкого та середнього ступеня тяжкості (клас А або В за шкалою Чайлд-Пью) або нирок (кліренс креатиніну ≥10 мл/хв) корекція дози препарату не потрібна. Даних про застосування у пацієнток з тяжкими порушеннями функції печінки (клас С за шкалою Чайлд-П'ю) та нирок (кліренс креатиніну менше 10 мл/хв) недостатньо, у зв'язку з чим застосування препарату у таких пацієнток має здійснюватися за постійного контролю лікаря.ПередозуванняСимптоми: Існують окремі повідомлення про випадки передозування летрозолу, специфічна симптоматика не описана. Якісь специфічні методи лікування передозування не відомі. Показана симптоматична та підтримуюча терапія. Летрозол виводиться із плазми за допомогою гемодіалізу.Запобіжні заходи та особливі вказівкиПацієнтки з тяжкими порушеннями функції печінки повинні бути під постійним наглядом. Під час терапії препаратом Летрозол-Акрі® з огляду на можливість настання вагітності жінкам у перименопаузному та ранньому постменопаузному періоді слід використовувати надійні способи контрацепції до встановлення стабільного постменопаузного гормонального статусу. Оскільки препарат застосовується лише у пацієнток у постменопаузі, то у разі нез'ясованого статусу гормональної регуляції функції репродуктивної системи рекомендовано провести дослідження на визначення концентрації лютеїнізуючого гормону, фолікулостимулюючого гормону та/або естрадіолу до початку лікування. Підвищення концентрації фолікулостимулюючого гормону в плазмі призводить до стимуляції росту фолікулів і може викликати овуляцію. Препарат не показаний для терапії раку молочної залози, що не містить рецепторів до стероїдних гормонів (естрогену та прогестерону). Вплив на здатність до керування автотранспортом та управління механізмами Деякі побічні ефекти препарату, такі як загальна слабкість та запаморочення, можуть впливати на здатність виконання потенційно небезпечних видів діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій. У зв'язку з цим слід бути обережними при керуванні транспортними засобами та роботі з механізмами і при появі описаних небажаних явищ слід утриматися від виконання зазначених видів діяльності.Умови відпустки з аптекЗа рецептомВідео на цю тему
1 323,00 грн
1 285,00 грн
Склад, форма випуску та упаковкаТаблетки, покриті плівковою оболонкою - 1 таб. активні речовини: летрозол – 2,50 мг; допоміжні речовини: лактози моногідрат - 50,00 мг, карбоксиметилкрохмаль натрію - 2,50 мг, кремнію діоксид колоїдний - 0,50 мг, целюлоза мікрокристалічна - 28,00 мг, кросповідон - 4,00 мг, крохмаль 1 мг, магнію стеарат – 1,0 мг; оболонка плівкова: «Опадрай Y 1-7000» [гіпромелоза, титану діоксид, макрогол (поліетиленгліколь)] – 3,73 мг, барвник заліза оксид жовтий – 0,27 мг. Пігулки, покриті плівковою оболонкою, 2,5 мг. По 10 таблеток у контурне осередкове пакування з плівки полівінілхлоридної та фольги алюмінієвої. 3 контурні коміркові упаковки разом з інструкцією із застосування поміщають у пачку з картону.Опис лікарської формиКруглі двоопуклі таблетки, вкриті плівковою оболонкою жовтого кольору. На поперечному розрізі ядро таблетки білого чи білого із жовтуватим відтінком кольору.Фармакотерапевтична групаПротипухлинний засіб, синтез естрогенів інгібітор.ФармакокінетикаЛетрозол швидко і повністю всмоктується із шлунково-кишкового тракту (ШКТ), середня біодоступність становить 99,9%. Їда трохи знижує швидкість абсорбції. Середнє значення часу досягнення максимальної концентрації летрозолу в крові (ТСmах) становить 1 годину при прийомі летрозолу натще і 2 години – при прийомі з їжею; середнє значення максимальної концентрації (Сmах) становить 129 ± 20,3 нмоль/л при прийомі натще і 98,7 ± 18,6 нмоль/л — при прийомі з їжею, проте ступінь всмоктування летрозолу (при оцінці площі під кривою "концентрація- час" (AUC)) не змінюється. Невеликі зміни у швидкості всмоктування розцінюються як такі, що не мають клінічного значення, тому летрозол можна приймати незалежно від їди. Зв'язок летрозолу з білками плазми становить приблизно 60% (переважно з альбуміном - 55%). Концентрація летрозолу в еритроцитах становить близько 80% від такої у плазмі крові. Здається обсяг розподілу в рівноважному стані становить близько 1,87 ± 0,47 л/кг. рівноважна концентрація досягається протягом 2-6 тижнів щоденного прийому добової дози 2,5 мг. Фармакокінетика нелінійна. Кумуляції при тривалому застосуванні не відмічено. Летрозол значною мірою піддається метаболізму під дією ізоферментів CYP3А4 та CYP2А6 цитохрому Р450 з утворенням фармакологічно неактивної карбінолової сполуки. Виводиться переважно нирками у вигляді метаболітів, меншою мірою – через кишечник. Кінцевий період напіввиведення (Т1/2) становить 48 год. Фармакокінетичні параметри летрозолу не залежать від віку пацієнта. При нирковій недостатності фармакокінетичні параметри не змінюються. При помірно вираженому порушенні функції печінки (клас В за шкалою Чайлд-П'ю) середні величини AUC хоча й вище на 37%, але залишаються в межах діапазону значень, які відзначаються в осіб без порушень функції печінки. У хворих з цирозом печінки та тяжкими порушеннями її функції (клас С за шкалою Чайлд-П'ю) AUC збільшується на 95% та Т1/2 на 187%. Однак, враховуючи хорошу переносимість високих доз препарату (5-10 мг на добу), у цих випадках необхідності змінювати дозу летрозолу немає.ФармакодинамікаЛетрозол має антиестрогенну дію, селективно інгібує ароматазу (фермент синтезу естрогенів) шляхом високоспецифічного конкурентного зв'язування із субодиницею цього ферменту – гемом цитохрому Р450. Блокує синтез естрогенів як у периферичній, так і в пухлинних тканинах, у жінок в постменопаузному періоді естрогени утворюються переважно за участю ферменту ароматази, який перетворює андрогени (насамперед, андростендіон і тестостерон), що синтезуються в надниркових залозах, в естрон і естрад. Щоденний прийом летрозолу в добовій дозі 0,1-5 мг призводить до зниження концентрації естрадіолу, естрону та естрону сульфату у плазмі крові на 75-95% від вихідного вмісту. Супресія синтезу естрогену підтримується протягом усього періоду лікування. При застосуванні летрозолу в діапазоні доз від 0,1 до 5 мг порушення синтезу стероїдних гормонів у надниркових залозах не спостерігається, тест з адренокортикотропним гормоном (AKТГ) не виявляє порушень синтезу альдостерону або кортизолу. Додаткового призначення глюкокортикоїдів та мінералокортикоїдів не потрібно. Блокада біосинтезу естрогенів не призводить до накопичення андрогенів, які є попередниками естрогену. На фоні прийому летрозолу змін концентрацій лютеїнізуючого та фолікулостимулюючого гормонів у плазмі крові, змін функції щитовидної залози, змін ліпідного профілю, підвищення частоти інфарктів міокарда та інсультів не було відзначено. З огляду на лікування летрозолом слабко підвищується частота остеопорозу (6,9% проти 5,5 % на плацебо). Однак частота переломів кісток у пацієнток, які отримують летрозол, не відрізняється від такої у здорових людей того ж віку. Ад'ювантна терапія летрозолом ранніх стадій раку молочної залози знижує ризик рецидивів, збільшує виживання без ознак захворювання протягом 5 років, знижує ризик розвитку вторинних пухлин. Продовжена ад'ювантна терапія летрозолом знижує ризик рецидивів на 42%. Достовірна перевага виживання без ознак захворювання в групі летрозолу відзначалося незалежно від залучення лімфатичних вузлів. Лікування летрозолом знижує смертність пацієнток із залученням лімфатичних вузлів на 40%.Показання до застосуванняРанні стадії раку молочної залози, що експресують рецептори естрогенів, у жінок у постменопаузі, як ад'ювантна терапія. Ранні стадії раку молочної залози у жінок у постменопаузі після завершення стандартної ад'ювантної терапії тамоксифеном як продовжена ад'ювантна терапія. Поширені гормонозалежні форми раку молочної залози у жінок у постменопаузі (терапія першої лінії). Поширені форми раку молочної залози у жінок у постменопаузі (природній або викликаній штучно), які отримували попередню терапію антиестрогенами.Протипоказання до застосуванняПідвищена чутливість до летрозолу або до будь-якого іншого компонента препарату. Ендокринний статус, характерний для репродуктивного періоду. Вагітність, період годування груддю. Дитячий вік (ефективність та безпека для дітей не встановлена). З обережністю Дефіцит лактази, непереносимість лактази, глюкозогалактозна мальабсорбція. Немає даних про застосування летрозолу у пацієнток із кліренсом креатиніну менше 30 мл/хв. Перед призначенням летрозолу таким пацієнткам слід ретельно зважити співвідношення між потенційним ризиком та очікуваним ефектом лікування.Вагітність та лактаціяПротипоказаний при вагітності, під час лактації.Побічна діяЗазвичай, побічні реакції були слабко чи помірковано виражені і, переважно, пов'язані з придушенням синтезу естрогенів. Частота виникнення побічних реакцій оцінюється таким чином: що виникають "дуже часто" -> 10%, "часто" - 1-10%, "іноді" - 0,1-1%, "рідко" - 0,01-0,1% , "дуже рідко" - З боку системи травлення: часто – нудота, блювання, диспепсія, запор, діарея; іноді – біль у животі, стоматит, сухість у роті, підвищення активності «печінкових» ферментів. З боку нервової системи: часто головний біль, запаморочення, депресія; іноді – тривога, нервозність, дратівливість, сонливість, безсоння, погіршення пам'яті, дизестезія, парестезія, гіпестезія, порушення смакового сприйняття, епізоди порушення мозкового кровообігу. З боку органів кровотворення: іноді – лейкопенія. З боку серцево-судинної системи: іноді – відчуття серцебиття, тахікардія, тромбофлебіт поверхневих та глибоких вен, підвищення артеріального тиску (АТ), ішемічна хвороба серця (стенокардія, інфаркт міокарда, серцева недостатність), тромбоемболія; рідко – емболія легеневої артерії, тромбоз артерій, інсульт. З боку дихальної системи: іноді – задишка, кашель. З боку шкіри та шкірних придатків: часто — алопеція, підвищена пітливість, шкірний висип (включаючи еритематозний, макулопапульозний, везикулярний висип, псоріазоподібні висипання); іноді - свербіж шкіри, сухість шкіри, кропив'янка; дуже рідко – ангіоневротичний набряк, анафілактичні реакції. З боку скелетно-м'язової системи: дуже часто – артралгія; часто – міалгія, біль у кістках, остеопороз, переломи кісток, іноді – артрит. З боку органів чуття: іноді катаракта, подразнення очей, «затуманювання» зору, порушення смакових відчуттів. З боку сечовивідної системи: іноді – прискорене сечовипускання, інфекції сечовивідних шляхів. З боку репродуктивної системи: іноді вагінальні кровотечі, виділення з піхви, сухість піхви, біль у молочних залозах. Інші: дуже часто - нападоподібні відчуття жару ("припливи"); часто – підвищена втома, астенія, нездужання, периферичні набряки, збільшення маси тіла, гіперхолестеринемія, анорексія, підвищення апетиту; іноді – зниження маси тіла, спрага, гіпертермія (пірексія), сухість слизових оболонок, генералізовані набряки, біль у пухлинних осередках.Взаємодія з лікарськими засобамиПри одночасному застосуванні летрозолу з циметидином та варфарином клінічно значимих взаємодій не спостерігається. Клінічного досвіду щодо застосування летрозолу в комбінації з іншими протипухлинними засобами в даний час немає. Згідно з результатами досліджень in vitro летрозол пригнічує активність ізоферментів цитохрому Р450 – CYP2A6 та CYP2С19 (останнього – помірно). При вирішенні питання значення цих даних для клініки необхідно враховувати, що ізофермент CYP2А6 не відіграє істотної ролі в метаболізмі лікарських засобів. В експериментах in vitro було показано, що летрозол у концентраціях, що у 100 разів перевищують рівноважні концентрації в плазмі, не має здатності істотно пригнічувати метаболізм діазепаму (субстрату ізоферменту CYP2C19). Таким чином, клінічно значущі взаємодії з ізоферментом CYP2С19 є малоймовірними. Тим не менш, слід дотримуватися обережності при спільному застосуванні летрозолу та лікарських засобів, що метаболізуються переважно за участю вищеназваних ізоферментів та мають вузький терапевтичний індекс.Спосіб застосування та дозиВсередину, незалежно від їди. Дорослі: рекомендована доза Летрозолу становить 2,5 мг один раз на добу, щодня, тривало (протягом 5 років або до рецидиву). Як продовжена ад'ювантна терапія лікування має тривати протягом 4 років (не довше 5 років). При появі ознак прогресування захворювання прийом препарату Летрозол слід припинити. У пацієнток із захворюванням на останній стадії або метастазуючою пухлини лікування летрозолом слід продовжувати доти, доки виражено прогресування пухлини. У пацієнток похилого віку корекція дози препарату Летрозол не потрібна. Пацієнтки з порушенням функції печінки та нирок: при порушеннях функції печінки або нирок (кліренс креатиніну ≥10 мл/хв) корекції дози препарату не потрібне. Тим не менш, при тяжких порушеннях функції печінки (клас С за шкалою Чайлд-П'ю) пацієнтки повинні бути під постійним наглядом.ПередозуванняЄ окремі повідомлення про випадки передозування летрозолу. Якісь специфічні методи лікування передозування не відомі. Показана симптоматична та підтримуюча терапія. Летрозол виводиться із плазми за допомогою гемодіалізу.Запобіжні заходи та особливі вказівкиПацієнтки з тяжкими порушеннями функції печінки повинні бути під постійним наглядом. Під час терапії летрозолом, враховуючи можливість настання вагітності, жінкам у перименопаузальному та ранньому постменопаузальному періоді слід використовувати надійні способи контрацепції до встановлення стабільного постменопаузального гормонального статусу. Деякі побічні ефекти препарату, такі як загальна слабкість та запаморочення, можуть впливати на здатність виконання потенційно небезпечних видів діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій. У зв'язку з цим слід дотримуватися обережності при керуванні транспортними засобами та роботи з механізмами.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
Дозування: 40 мг Фасування: N20 Форма випуску: капс. Упаковка: банку Виробник: Медак ГмбХ Завод-виробник: Медак(Німеччина) Діюча речовина: Ломустин. .
4 148,00 грн
4 111,00 грн
Дозування: 3. 75 мг Фасування: N1 Форма випуску: ліофілізат д/приготування суспензії д/в/м пролонгованої дії Упаковка: амп. Виробник: ЕббВі Завод-производитель: Такеда Фармасьютикал Компани Лтд(Япония) Действующее вещество: Лейпрорелин.
14 895,00 грн
14 847,00 грн
Фасування: N2 Упакування: фл. Виробник: Ф. Хоффманн-Ля Рош Лтд Завод-виробник: Ф.
36 117,00 грн
36 076,00 грн
Фасовка: N1 Упаковка: фл. Производитель: Ф. Хоффманн-Ля Рош Лтд Завод-производитель: Ф.
54 360,00 грн
54 325,00 грн
Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему.
Дозування: 50 мг Фасування: N25 Форма випуску таб. Упакування: фл. Виробник: Белмедпрепарати Завод-виробник: Белмедпрепарати(Білорусь) Діюча речовина: Меркаптопурин.
1 575,00 грн
228,00 грн
Склад, форма випуску та упаковкаТаблетки, вкриті оболонкою - 1 табл. активні речовини: хлорамбуцил – 2 мг; допоміжні речовини: лактоза безводна; МКЦ; кремній колоїдний безводний; стеаринова кислота; Opadry коричневий (гіпромелоза, титану діоксид, макрогол, заліза оксид жовтий, заліза оксид червоний). у флаконах по 25, 50 або 100 шт.; у коробці 1 флакон.Фармакотерапевтична групаПротипухлинний, цитостатичне. Взаємодіє з нуклеофільними центрами ДНК та РНК (особливо гуанідиновими основами), утворюючи з ними міцні ковалентні зв'язки, що порушує реплікацію ДНК та ушкоджує РНК.ФармакодинамікаМає широкий спектр протипухлинної активності, більшою мірою діє на лімфоїдну тканину, ніж на гранулоцити. Може викликати необоротну мієлосупресію.Показання до застосуванняЛімфогранулематоз, неходжкінська лімфома, хронічний лімфоцитарний лейкоз, макроглобулінемія Вальденстрему.Протипоказання до застосуванняНе призначається хворим, які недавно отримували променеву або ін хіміотерапію.Вагітність та лактаціяПротипоказано (особливо у І триместрі вагітності).Побічна діяМієлосупресія, гастроінтестинальні порушення, порушення функції печінки, жовтяниця, висипання на шкірі, лихоманка, периферична нейропатія, пневмонія, асептичний цистит, судомні напади (у дітей з нефротоксичним синдромом), аменорея, азооспермія; рідко – синдром Стівенса-Джонсона, токсичний епідермальний некроліз, легеневий фіброз (при тривалому застосуванні), гострий лейкоз (після лікування).Спосіб застосування та дозиВсередину. Таблетки не слід ділити на частини. Лейкеран є одним з компонентів комбінованої терапії, у зв'язку з чим при виборі доз і режиму введення препарату слід звертатися до спеціальної літератури. Дорослим. Хвороба Ходжкіна: як монотерапії зазвичай застосовують у дозі 0,2 мг/кг/сут протягом 4–8 нед. Неходжкінські лімфоми: у вигляді монотерапії зазвичай застосовують спочатку в дозі 0,1-0,2 мг/кг/добу протягом 4-8 тижнів, потім проводять підтримуючу терапію в меншій добовій дозі або уривчастими курсами. Хронічний лімфолейкоз: початкова доза становить 0,15 мг/кг/добу (до зниження кількості лейкоцитів до 10·109/л), потім можна відновити лікування через 4 тижні в дозі 0,1 мг/кг/добу. Макроглобулінемія Вальденстрем. Лейкеран – препарат вибору. Початкова доза становить 6-12 мг на добу щодня (до появи лейкопенії), потім рекомендується перейти на підтримуючу терапію - 2-8 мг на добу щодня протягом невизначеного періоду часу. Дітям. Лейкеран застосовують для лікування хвороби Ходжкіна та неходжкінських лімфом, використовуючи ті ж схеми, що і у дорослих. При лімфоцитарній інфільтрації кісткового мозку або при гіпоплазії кісткового мозку добова доза Лейкерана не повинна перевищувати 0,1 мг/кг маси тіла.Запобіжні заходи та особливі вказівкиПризначається під контролем аналізу крові, функції нирок та печінки. При гіпоплазії кісткового мозку добова доза не повинна перевищувати 0,1 мг/кг. Лікування хронічного лімфолейкозу у пацієнтів з ознаками кістковомозкової недостатності слід розпочинати з преднізолону. Терапію Лейкераном не слід припиняти при зменшенні кількості нейтрофілів, але слід враховувати, що протягом 10 днів після відміни лікування воно може тривати. Пацієнтам із вираженими порушеннями функції печінки рекомендується редукція дози. Хворі зі зниженою функцією виділення нирок повинні перебувати під строгим наглядом, т.к. у них можливий розвиток додаткової мієлодепресії, пов'язаної з азотемією.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
2 971,00 грн
255,00 грн
Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему.
1 531,00 грн
1 496,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
Склад, форма випуску та упаковкаПігулки - 1 таб. Активна речовина: Летрозол 2.5 мг. Допоміжні речовини: лактози моногідрат – 61.5 мг, целюлоза мікрокристалічна – 20 мг, крохмаль кукурудзяний прежелатинізований – 9.5 мг, карбоксиметилкрохмаль натрію – 5 мг, магнію стеарат – 1 мг, кремнію діоксид колоїдний безводний. Оболонка: ;Опадрай жовтий (03F32518) - 4 мг (макрогол 8000 - 0.33 мг, тальк - 1.33 мг, гіпромелоза - 1.84 мг, титану діоксид - 0.25 мг, барвник заліза оксид жовтий - 0.2). 10 шт. - блістери (3) - пачки картонні.Опис лікарської формиТаблетки, покриті плівковою оболонкою; круглі, двоопуклі, жовтого кольору, з гравіюванням "L900" на одній стороні таблетки і "2.5" на іншій; на поперечному розрізі ядро білого кольору.Фармакотерапевтична групаПротипухлинний засіб. Є нестероїдним інгібітором ароматази – ферменту, за участю якого відбувається синтез естрогенів у жінок у постменопаузному періоді. Ароматаза сприяє перетворенню андрогенів, що синтезуються в надниркових залозах (насамперед андростендіону та тестостерону), на естрон та естрадіол. Гальмування активності ароматази реалізується шляхом конкурентного зв'язування із субодиницею цього ферменту - гемом цитохрому P450, що призводить до зниження біосинтезу естрогенів у всіх тканинах, у т.ч. у тканинах естрогензалежних пухлин.Клінічна фармакологіяПротипухлинний засіб, синтез естрогенів інгібітор.Показання до застосуванняЛікування злоякісних пухлин молочної залози у жінок у період природної чи штучно викликаної менопаузи після проведення терапії антиестрогенними препаратами.Протипоказання до застосуванняЕндокринний статус, характерний для пременопаузного періоду; вагітність, лактація, підвищена чутливість до летрозолу.Вагітність та лактаціяПротипоказаний при вагітності, під час лактації.Побічна діяМожливо: головний біль, нудота, периферичні набряки, загальна слабкість, припливи, витончення волосся, шкірний висип, блювання, диспепсія, збільшення маси тіла, м'язово-скелетні болі, анорексія, вагінальні кровотечі, лейкорея, запор, запаморочення, підвищення апетиту, потовиділення. Рідко: задишка, тромбофлебіт, кров'яні виділення з піхви.Спосіб застосування та дозиДоза становить 2.5 мг 1 раз на добу щодня. Лікування продовжується протягом періоду прогресування захворювання.Запобіжні заходи та особливі вказівкиУ пацієнток з КК менше 10 мл/хв безпека летрозолу не вивчена, тому при необхідності його застосування у таких випадках слід ретельно зважувати співвідношення між очікуваним терапевтичним ефектом та можливим ризиком лікування. Під впливом летрозолу можливе зниження здатності до концентрації уваги та швидкості психомоторних реакцій, тому в період лікування рекомендується уникати керування автотранспортом та іншими потенційно небезпечними видами діяльності.Умови відпустки з аптекЗа рецептомВідео на цю тему
Фасовка: N1 Форма выпуска: р-р д/инъекций Упаковка: шприц Производитель: Медак ГмбХ Завод-производитель: Oncotec Pharma Produktion GmbH(Германия) Действующее вещество: Метотрексат. . .
Фасування: N1 Форма випуску: р-р д/ін'єкцій Упаковка: шприц Виробник: Медак ГмбХ Завод-виробник: Oncotec Pharma Produktion GmbH(Німеччина) Діюча речовина: Метотрексат. . .
Фасування: N1 Форма випуску: р-р д/ін'єкцій Упаковка: шприц Виробник: Медак ГмбХ Завод-виробник: Oncotec Pharma Produktion GmbH(Німеччина) Діюча речовина: Метотрексат. . .
Фасовка: N1 Форма выпуска: р-р д/инъекций Упаковка: шприц Производитель: Медак ГмбХ Завод-производитель: Oncotec Pharma Produktion GmbH(Германия) Действующее вещество: Метотрексат. . .
Фасування: N1 Форма выпуска: р-р д/инъекций Упаковка: шприц Производитель: Медак ГмбХ Завод-производитель: Oncotec Pharma Produktion GmbH(Германия) Действующее вещество: Метотрексат. . .
402,00 грн
367,00 грн
Дозування: 50 мг/мл Фасування: N1 Форма випуску: р-р д/підшкірного введення Упаковка: шприц Производитель: Медак ГмбХ Завод-производитель: Онкотек Фарма Продакшн ГмбХ(Германия) Действующее вещество: Метотрексат. . .
359,00 грн
317,00 грн
Дозування: 50 мг/мл Фасування: N1 Форма випуску: р-р д/підшкірного введення Упаковка: шприц Виробник: Медак ГмбХ Завод-производитель: Онкотек Фарма Продакшн ГмбХ(Германия) Действующее вещество: Метотрексат. . .
326,00 грн
294,00 грн
Дозування: 50 мг/мл Фасовка: N1 Форма выпуска: р-р д/подкожного введения Упаковка: шприц Производитель: Медак ГмбХ Завод-производитель: Онкотек Фарма Продакшн ГмбХ(Германия) Действующее вещество: Метотрексат. . .
493,00 грн
464,00 грн
Дозування: 50 мг/мл Фасування: N1 Форма випуску: р-р д/підшкірного введення Упаковка: шприц Производитель: Медак ГмбХ Завод-производитель: Онкотек Фарма Продакшн ГмбХ(Германия) Действующее вещество: Метотрексат. . .
560,00 грн
518,00 грн
Дозування: 50 мг/мл Фасування: N1 Форма випуску: р-р д/підшкірного введення Упаковка: шприц Производитель: Медак ГмбХ Завод-производитель: Онкотек Фарма Продакшн ГмбХ(Германия) Действующее вещество: Метотрексат. . .
517,00 грн
470,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептом. . .
664,00 грн
630,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептом. . .
Фасування: N1 Форма випуску: р-р д/ін'єкцій Упаковка: шприц Производитель: Ромфарм Компани Завод-производитель: Ромфарм Компани(Румыния) Действующее вещество: Метотрексат. . .
Фасування: N1 Форма випуску: р-р д/ін'єкцій Упакування: упак. Производитель: Ромфарм Компани Завод-производитель: Ромфарм Компани(Румыния) Действующее вещество: Метотрексат. .
Фасування: N1 Форма випуску: р-р д/ін'єкцій Упакування: упак. Виробник: Ромфарм Компані Завод-виробник: Ромфарм Компані(Румунія) Действующее вещество: Метотрексат. .
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
Фасовка: N1 Форма выпуска: р-р д/инъекций Упаковка: упак. Производитель: Ромфарм Компани Завод-производитель: Ромфарм Компани(Румыния) Действующее вещество: Метотрексат. .
429,00 грн
399,00 грн
Фасовка: N1 Форма выпуска: р-р д/инъекций Упаковка: шприц Производитель: Эбеве Фарма Завод-производитель: Эбеве Фарма Гес. м. б.
597,00 грн
556,00 грн
Фасування: N1 Форма випуску: р-р д/ін'єкцій Упаковка: шприц Производитель: Эбеве Фарма Завод-производитель: Эбеве Фарма Гес. м. б.
495,00 грн
465,00 грн
Фасування: N1 Форма випуску: р-р д/ін'єкцій Упакування: фл. Виробник: Ебеве Фарма Завод-виробник: Ебеве Фарма Гес. м.
433,00 грн
391,00 грн
Фасування: N1 Форма выпуска: р-р д/инъекций Упаковка: шприц Производитель: Эбеве Фарма Завод-производитель: Эбеве Фарма Гес. м. б.
634,00 грн
590,00 грн
Фасування: N1 Форма випуску: р-р д/ін'єкцій Упаковка: шприц Виробник: Ебеве Фарма Завод-виробник: Ебеве Фарма Гес. м. б.
2 105,00 грн
2 077,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
Дозування: 2. 5 мг Фасування: N50 Форма випуску таб. Упакування: упак.
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
Дозування: 2 мг Фасування: N25 Форма випуску таб. вкриті оболонкою Упакування: фл. Виробник: ГлаксоСмітКляйн Трейдінг ЗАТ Завод-виробник: Екселла ГмБХ(Німеччина) Діюча речовина: Бусульфан.
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептом. . .
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему.
1 086,00 грн
1 047,00 грн
Дозування: 100 мг Фасування: N1 Упакування: фл. Виробник: Ебеве Фарма Завод-виробник: Ебеве Фарма Гес. м.
778,00 грн
733,00 грн
Дозування: 50 мг Фасування: N1 Упакування: фл. Виробник: Ебеве Фарма Завод-виробник: Ебеве Фарма Гес. м.
529,00 грн
502,00 грн
Фасування: N1 Упакування: фл. Виробник: Тева Завод-виробник: Фармахемі Б. В.
1 657,00 грн
1 610,00 грн
Фасування: N1 Упакування: фл. Виробник: Тева Завод-производитель: Фармахеми Б. В.
2 258,00 грн
2 211,00 грн
Дозування: 150 мг Фасування: N1 Упакування: фл. Виробник: Медак ГмбХ Завод-виробник: Oncotec Pharma Produktion GmbH(Німеччина) Діюча речовина: Оксаліплатин. .
803,00 грн
756,00 грн
Дозування: 50 мг Фасування: N1 Упакування: фл. Виробник: Медак ГмбХ Завод-виробник: Oncotec Pharma Produktion GmbH(Німеччина) Діюча речовина: Оксаліплатин. .
1 399,00 грн
1 368,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептом. . .
2 081,00 грн
703,00 грн
Склад, форма випуску та упаковкаРозчин - 1 мл: активна речовина: мітоксантрон гідрохлорид 2,328 мг еквівалентно мітоксантрону 2,000 мг; допоміжні речовини: натрію хлорид, ацетат натрію, оцтова кислота крижана, вода для ін'єкцій. По 10 мг/5 мл, 20 мг/10 мл, 25 мг/12,5 мл або 30 мг/15 мл у флаконах безбарвного, прозорого скла, закупорених гумовою пробкою під алюмінієвою обкаткою. По 1 флакону разом з інструкцією із застосування у картонній пачці.Опис лікарської формиРідина темно-синього кольору.Фармакотерапевтична групаПротипухлинний засіб - антиметаболіт.ФармакокінетикаПісля внутрішньовенного введення мітоксантрон швидко проникає та розподіляється у тканинах, звідки потім відбувається поступове його вивільнення. Виявляється у високих концентраціях у печінці, легенях та у спадному порядку: у кістковому мозку, серці, щитовидній залозі, селезінці, підшлунковій залозі, у надниркових залозах та нирках. Чи не проникає через гематоенцефалічний бар'єр. Зв'язок із білками плазми – 90%. Метаболізується у печінці. Протягом 5 днів з організму з жовчю виводиться від 13,6% до 24,8% та із сечею від 5,2% до 7,9% препарату. Термінальний період напіввиведення сягає 9 днів. У пацієнтів із порушеннями функції печінки відмічено зниження швидкості елімінації препарату.ФармакодинамікаОнкотрон є цитостатичним препаратом, похідним синтетичним антрацендіону. Механізм протипухлинної дії остаточно не з'ясований, однак попередні дані вказують, що препарат, вбудовуючись між основами молекули ДНК, блокує процеси реплікації та транскрипції. Крім того, мітоксантрон інгібує топоізомеразу II, надає неспецифічну дію на клітинний цикл.Показання до застосуванняГострий нелімфобластний лейкоз у дорослих; рак молочної залози; злоякісні неходжкінські лімфоми; первинний печінково-клітинний рак; рак яєчників; гормонорезистентний рак передміхурової залози з больовим синдромомПротипоказання до застосуванняПідвищена чутливість до мітоксантрону або до будь-яких інших складових частин препарату; вміст нейтрофілів менше 1500/мкл (за винятком лікування нелімфобластного лейкозу); вагітність та період годування груддю. З обережністю застосовують онкотрон у пацієнтів із захворюванням серця, з попереднім опроміненням середостіння, з пригніченням кровотворення, з вираженими порушеннями функції печінки або нирок, з бронхіальною астмою, з гострими інфекційними захворюваннями вірусної (в т.ч. вітряна віспа, опоясувальний гриб). або бактеріальної природи (ризик виникнення тяжких ускладнень та генералізації процесу), із захворюваннями, при яких існує підвищений ризик розвитку гіперурикемії (подагра або уратний нефролітіаз) та у пацієнтів, які раніше отримували антрацикліни.Побічна діяЗ боку системи кровотворення: лейкопенія (зазвичай на 6-15 день, відновлення на 21 день), нейтропенія, тромбоцитопенія, еритроцитопенія; рідко – анемія. З боку травної системи: нудота, блювання анорексія, зниження апетиту діарею, біль у черевній порожнині, запор, шлунково-кишкові кровотечі, стоматит; рідко – підвищення активності “печінкових” трансаміназ, порушення функції печінки. З боку серцево-судинної системи: зміни на ЕКГ, тахікардія, аритмії, ішемія міокарда, зниження фракції викиду лівого шлуночка; застійна серцева недостатність. Токсичне пошкодження міокарда, зокрема застійна серцева недостатність (ЗСН), може розвинутись як під час лікування мітоксантроном, так і через місяці та роки після закінчення терапії. Ризик кардіотоксичного ефекту збільшується при досягненні сумарної дози 140 мг/м2. З боку органів дихання описані випадки інтерстиціального пневмоніту. Алергічні реакції: свербіж шкіри, висипання, кропив'янка, задишка, зниження артеріального тиску, анафілактичні реакції (в т.ч. анафілактичний шок). Місцеві реакції: флебіт; при екстравазації – еритема, набряк, біль, печіння, некроз оточуючих тканин. Описані випадки інтенсивного блакитного фарбування вен, у які вводився препарат та оточуючих їх тканин. Інші: алопеція, підвищена стомлюваність, загальна слабкість, підвищення температури тіла, неспецифічна неврологічна симптоматика, біль у спині, біль голови, порушення менструального циклу, аменорея; рідко – блакитне фарбування шкіри та нігтів; дуже рідко – дистрофія нігтів та оборотне блакитне фарбування склер, вторинні інфекції, гіперурикемія, гіперкреатинінемія.Взаємодія з лікарськими засобамиФармацевтичне: не змішувати препарат із іншими засобами при внутрішньовенному введенні (може відбуватися випадання осаду). Фармакодинамічний: Онкотрон потенціює дію багатьох цитотоксичних препаратів, таких як цитарабін, цисплатин, циклофосфамід, 5-фторурацил, метотрексат, вінкрістин, дакарбазин. При одночасному застосуванні Онкотрону з іншими протипухлинними засобами або опроміненням області середостіння можливе підвищення його кардіо- та мієлотоксичності. Одночасне призначення препаратів, що блокують канальцеву секрецію (у т.ч. урикозуричних протиподагричних засобів – сульфінпіразон), може збільшувати ризик розвитку нефропатії. Фармакокінетична: не виявлено появи небезпечних взаємодій з іншими лікарськими засобами.Спосіб застосування та дозиМітоксантрон входить до складу багатьох схем хіміотерапевтичного лікування, у зв'язку з чим, при виборі шляху введення, режиму та доз у кожному індивідуальному випадку слід керуватися даними спеціальної літератури. Препарат вводять внутрішньовенно повільно, протягом не менше ніж 5 хвилин або внутрішньовенно краплинно протягом 15-30 хвилин. Переважно вводити Онкотрон у трубку інфузійної системи повільно на тлі швидкої інфузії 0,9% розчином хлориду натрію або 5% розчином глюкози. Інтратекальне, внутрішньоартеріальне, внутрішньом'язове, підшкірне введення препарату заборонено! Максимальна сумарна доза Онкотрону – 200 мг/м2 поверхні тіла. При раку молочної залози, неходжкінській лімфомі, раку печінки та раку яєчників у монотерапії Онкотрон застосовують у дозі 14 мг/м2 1 раз на 3 тижні. У пацієнтів, які раніше отримували хіміотерапію, а також при поєднанні з іншими протипухлинними засобами, дозу препарату зменшують до 10-12 мг/м2. При повторних курсах дози Онкотрона підбирають з урахуванням ступеня вираженості та тривалості пригнічення кістковомозкового кровотворення. У разі зниження кількості нейтрофілів за попередніх курсів При лікуванні гострого нелімфобластного лейкозу у дорослих індукції ремісії Онкотрон призначають у дозі 10-12 мг/м2 щодня протягом 5 днів до сумарної дози 50-60 мг/м2. Можливе використання високих доз Онкотрону 14 мг/м2 та більше щодня протягом 3 днів. Для лікування гормонорезистентного раку передміхурової залози Онкотрон призначають у дозі 12-14 мг/м2 1 раз на 21 день у поєднанні із щоденним прийомом низьких доз глюкокортикостероїдів (преднізолон 10 мг/добу або гідрокортизон 40 мг/добу). При внутрішньоплевральній інстиляції при метастазах у плевру (при раку молочної залози та неходжкінських лімфомах) рекомендована разова доза становить 20-30 мг. Для внутрішньоплевральної інстиляції Онкотрон розводять у 50 мл 0,9% розчину хлориду натрію. Перед початком терапії евакуюють, по можливості, плевральний ексудат. Онкотрон, розведений в 50 мл 0,9% розчину хлориду натрію зігрівають до температури тіла і вводять повільно протягом 5-10 хвилин, без застосування зусиль. Період затримки першої дози Онкотрона у плевральній порожнині становить 48 годин. Протягом цього періоду пацієнти повинні рухатися, щоб забезпечити оптимальний внутрішньоплевральний розподіл препарату. Після закінчення зазначеного часу (48 годин) проводиться повторне дренування плевральної порожнини. Якщо кількість випоту складе менше 200 мл,то перший цикл лікування припиняється. При кількості випоту, що перевищує 200 мл, призначається повторна інстиляція 30 мг Онкотрону. Перед проведенням повторної інстиляції препарату потрібний контроль гематологічних показників. Друга доза Онкотрона може залишатися у плевральній порожнині. Максимальна доза одного циклу лікування становить 60 мг. Якщо кількість нейтрофілів та тромбоцитів знаходиться в межах норми, внутрішньоплевральну інстиляцію можна повторити через 4 тижні.Якщо кількість нейтрофілів та тромбоцитів знаходиться в межах норми, внутрішньоплевральну інстиляцію можна повторити через 4 тижні.Якщо кількість нейтрофілів та тромбоцитів знаходиться в межах норми, внутрішньоплевральну інстиляцію можна повторити через 4 тижні. Протягом 4 тижнів до та 4 тижнів після внутрішньоплеврального введення Онкотрона слід уникати системної терапії цитостатичними засобами.ПередозуванняПри передозуванні можливе посилення, насамперед, мієлотоксичності та перелічених вище побічних явищ. Застосування діалізу є неефективним. У разі передозування слід встановити ретельний контроль за пацієнтом та, за необхідності, проводити симптоматичну терапію. Специфічний антидот для мітоксантрон не відомий.Запобіжні заходи та особливі вказівкиЛікування мітоксантроном слід проводити під наглядом лікаря, який має досвід роботи з протипухлинними препаратами. У процесі лікування необхідний систематичний контроль картини периферичної крові (перед кожним введенням обов'язково проводиться повний аналіз крові, включаючи підрахунок тромбоцитів), лабораторних показників функції печінки, а також діяльності серця (ЕКГ, ЕхоКГ з визначенням фракції викиду лівого шлуночка (ФВЛШ)). Після досягнення сумарної дози мітоксантрону в 100 мг/м2, визначення значень ФВЛШ слід обов'язково проводити перед кожним черговим введенням препарату. Серцево-судинні захворювання в активній або неактивній фазі, променева терапія на область середостіння/перикардіальну область, проведена раніше або проведена одночасно з лікуванням мітоксантроном, попереднє лікування іншими антрациклінами або антрацендіонами,а також супутнє лікування іншими кардіотоксичними препаратами може підвищити ризик токсичного ураження серця. Ризик кардіотоксичності підвищується при перевищенні сумарної дози мітоксантрону в 140 мг/м2, однак токсичне ураження серця може розвинутись і при нижчих сумарних дозах препарату. Оскільки в окремих хворих на гострі лейкози може розвинутись виражений стоматит, рекомендується проводити профілактичні заходи. При лікуванні лейкозів може виникати гіперурикемія як наслідок швидкого розпаду пухлинних клітин. У разі потреби слід призначити гіпоурикемічні препарати. У разі екстравазації необхідно припинити введення препарату та за необхідності продовжити інфузію в іншу вену. Застосування інгібіторів топоізомерази II, включаючи мітоксантрон, у комбінації з іншими протипухлинними препаратами та/або рентгенотерапією, може призвести до розвитку гострого мієлобластного лейкозу (ОМЛ) або мієлодиспластичного синдрому (МДС). У зв'язку з імунодепресивною дією препарату та можливістю розвитку тяжких інфекцій, не рекомендується під час хіміотерапії застосовувати живі вакцини. Вакцинацію слід проводити через 3 місяці після завершення терапії. Жінкам та чоловікам під час лікування мітоксантроном, а також протягом 6 місяців після його відміни слід використовувати надійні методи контрацепції. Слід уникати контакту препарату зі шкірою чи слизовими оболонками, т.к. можливе виникнення некрозу тканин. Шкіру, у разі контакту з препаратом, необхідно ретельно промити теплою водою. При необхідності нерозбавлений розчин Онкотрона (при асептичному заборі препарату з флакона) можна використовувати частинами протягом 7 днів за умови зберігання його при температурі не вище 25°С. Після розведення розчин Онкотрону слід використовувати протягом 4 днів (асептичні умови забору, зберігання при температурі 4-25°С), через 96 годин невикористаний препарат застосовувати не слід. Вплив на здатність до керування автотранспортом та управління механізмами У період лікування необхідно дотримуватися обережності при керуванні автотранспортом та зайнятті іншими потенційно небезпечними видами діяльності, що вимагають підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови відпустки з аптекЗа рецептомВідео на цю тему
249,00 грн
212,00 грн
Дозування: 10 мг/мл Фасування: N1 Упакування: фл. Виробник: Брістол-Майєрс Сквібб Ком Завод-виробник: Bristol-Myers Squibb(США) Діюча речовина: Ніволумаб. .
19 478,00 грн
198,00 грн
Дозування: 10 мг/мл Фасування: N1 Упакування: фл. Виробник: Брістол-Майєрс Сквібб Ком Завод-производитель: Bristol-Myers Squibb(США) Действующее вещество: Ниволумаб. .
1 026,00 грн
222,00 грн
Склад, форма випуску та упаковкаКонцентрат для приготування розчину для інфузій - 1 мл: активна речовина: паклітаксел – 6 мг; допоміжні речовини: рицинова олія поліоксіетильована; етанол безводний. У флаконах 5, 16,7; 25, 35 та 50 мл; у коробці 1 флакон.Опис лікарської формиКонцентрат для виготовлення розчину для інфузій: прозорий розчин світло-жовтого кольору.ХарактеристикаПаклітаксел є протипухлинним препаратом природного походження, що отримується напівсинтетичним шляхом з рослини Taxus Baccata.Фармакотерапевтична групаПротипухлинний.ФармакокінетикаПри внутрішньовенному введенні протягом 3 годин у дозі 135 мг/м2 Cmax становить 2170 нг/мл, AUC – 7952 нг/год/мл; при введенні тієї ж дози протягом 24 год - 195 нг/мл та 6300 нг/ч/мл відповідно. Cmax та AUC дозозалежні: при 3-годинній інфузії збільшення дози до 175 мг/м2 призводить до підвищення цих параметрів на 68 та 89% відповідно, при 24-годинній – на 87 та 26% відповідно. Зв'язування з білками плазми – 88-98%. Середній Vd - 198-688 л/м2. Час напіврозподілу з крові у тканині – 30 хв. Легко проникає та адсорбується тканинами, накопичується переважно у печінці, селезінці, підшлунковій залозі, шлунку, кишечнику, серці, м'язах. Метаболізується в печінці шляхом гідроксилювання за участю ізоферментів цитохрому Р450 CYP2D8 (з утворенням метаболіту - 6-альфа-гідроксипаклітаксел) і CYP3CA4 (з утворенням метаболітів 3-пара-гідроксипаклітаксел і 6-альфа, 3-пара-ди). Виводиться переважно із жовчю – 90%. При повторних інфузіях не кумулює. T1/2 та загальний кліренс варіабельні та залежать від дози та тривалості внутрішньовенного введення: 13,1–52,7 год та 12,2–23,8 л/год/м2 відповідно. Після внутрішньовенної інфузії (1–24 години) загальне виведення нирками становить 1,3–12,6% від дози (15–275 мг/м2), що вказує на наявність інтенсивного кліренсу поза нирками. Загальний кліренс - 11-24 л/м2.ФармакодинамікаМеханізм дії пов'язаний із здатністю препарату стимулювати «складання» мікротрубочок з димерних молекул тубуліна, стабілізувати їх структуру та гальмувати динамічну реорганізацію в інтерфазі, що порушує мітотичну функцію клітини. Викликає дозозалежне пригнічення кістковомозкового кровотворення. За експериментальними даними, має мутагенні та ембріотоксичні властивості, викликає зниження репродуктивної функції.Показання до застосуваннярак яєчників (терапія першої лінії хворих з поширеною формою захворювання або залишковою пухлиною (більше 1 см) після лапаротомії (у комбінації з цисплатином) та терапія другої лінії при метастазах після стандартної терапії, що не дала позитивного результату); рак молочної залози (наявність уражених лімфатичних вузлів після стандартної комбінованої терапії (ад'ювантне лікування); після рецидиву захворювання, протягом 6 міс. після початку ад'ювантної терапії – терапія першої лінії; метастатичний рак молочної залози після неефективної стандартної терапії – терапія другої лінії); недрібноклітинний рак легень (терапія першої лінії хворих, яким не планується проведення хірургічного лікування та/або променевої терапії (у комбінації з цисплатином); саркома Капоші у хворих на СНІД (терапія другої лінії після неефективної терапії ліпосомальними антрациклінами).Протипоказання до застосуванняпідвищена чутливість до препарату, а також інших препаратів, лікарська форма яких включає поліоксіетильовану касторову олію; вагітність; період годування груддю; вихідний вміст нейтрофілів менше 1500/мкл у пацієнтів із солідними пухлинами; вихідний (або зареєстрований у процесі лікування) вміст нейтрофілів менше 1000/мкл у пацієнтів із саркомою Капоші у хворих на СНІД. З обережністю: тромбоцитопенія (менше 100000/мкл); печінкова недостатність; гострі інфекційні захворювання (в т.ч. оперізувальний лишай, вітряна віспа, герпес); тяжкий перебіг ІХС; інфаркт міокарда (в анамнезі); аритмія. Застосування у педіатрії: безпека та ефективність препарату Паклітаксел-Ебеве у дітей не встановлена.Побічна діяЧастота та виразність побічних ефектів носять дозозалежний характер. З боку органів кровотворення: нейтропенія, тромбоцитопенія, анемія. Пригнічення функції кісткового мозку, головним чином гранулоцитарного паростка, було основним токсичним ефектом, що обмежує дозу препарату. Максимальне зниження рівня нейтрофілів зазвичай спостерігається на 8-11 день, нормалізація настає на 22 день. Алергічні реакції: у перші години після введення Паклітакселу-Ебеве можуть спостерігатися реакції підвищеної чутливості, що виявляються бронхоспазмом, зниженням артеріального тиску, болями за грудиною, припливами крові до обличчя, шкірними висипаннями, генералізованою кропивницею, ангіоневротичним набряком. Описані поодинокі випадки ознобу та болю у спині. З боку ССС: зниження артеріального тиску, рідше – підвищення артеріального тиску, брадикардія, можливі тахікардія, AV блокада, зміни на ЕКГ, тромбоз судин та тромбофлебіт. З боку дихальної системи: інтерстиціальна пневмонія, фіброз легень, емболія легеневої артерії, а також частіший розвиток променевого пневмоніту у хворих, що одночасно проходять курс променевої терапії. З боку нервової системи та органів чуття: головним чином парестезії; рідко – судомні напади типу grand mal, порушення зору, атаксія, енцефалопатія, вегетативна нейропатія, що проявляється паралітичною непрохідністю кишечника та ортостатичною гіпотонією. З боку кістково-м'язової системи: артралгія, міалгія. З боку травної системи: нудота, блювання, діарея, мукозити, анорексія, запор. Поодинокі повідомлення про гостру кишкову непрохідність, перфорацію кишечника, тромбоз брижової артерії, ішемічний коліт. З боку печінки: збільшення активності печінкових трансаміназ (частіше АСТ), ЛФ та білірубіну в сироватці крові. Описано випадки розвитку гепатонекрозу та печінкової енцефалопатії. Місцеві реакції: больові відчуття, набряк, еритема, індурація та пігментація шкіри у місці ін'єкції; екстравазація може викликати запалення та некроз підшкірної клітковини. З боку шкіри та шкірних придатків: алопеція, рідко – порушення пігментації або знебарвлення нігтьового ложа. Інші побічні реакції: астенія та загальне нездужання.Взаємодія з лікарськими засобамиЦисплатин знижує загальний кліренс паклітакселу на 20% (при цьому більш виражена мієлосупресія спостерігається у випадку, коли паклітаксел вводять після цисплатину). Одночасне призначення з циметидином, ранітидином, дексаметазоном або дифенгідраміном не впливає на зв'язок паклітакселу з білками плазми. Інгібітори мікросомального окиснення (в т.ч. кетоконазол, циметидин, верапаміл, діазепам, хінідин, циклоспорин та ін.) пригнічують метаболізм паклітакселу.Спосіб застосування та дозиДля попередження тяжких реакцій підвищеної чутливості всім хворим повинна проводитись премедикація з використанням глюкокортикоїдів, антигістамінних препаратів та антагоністів гістамінових Н2-рецепторів. Наприклад, 20 мг дексаметазону (або його еквівалент) внутрішньо приблизно за 12 та 6 годин до введення препарату Паклітаксел-Ебеве, 50 мг дифенгідраміну (або його еквівалент) внутрішньовенно та 300 мг циметидину або 50 мг ранитидину внутрішньовенно за 30–6 годин. хв до введення препарату Паклітаксел-Ебеве. При виборі режиму та доз у кожному індивідуальному випадку слід керуватися даними спеціальної літератури. Паклітаксел-Ебеве вводиться внутрішньовенно у вигляді 3-годинної або 24-годинної інфузії в дозі 135-175 мг/м2 з інтервалом між курсами 3 тижнів. Препарат застосовується у вигляді монотерапії або у комбінації з цисплатином (рак яєчників та недрібноклітинний рак легень) або доксорубіцином (рак молочної залози). Рекомендована доза препарату Паклітаксел-Ебеве для лікування саркоми Капоші у хворих зі СНІДом становить 100 мг/м2 у вигляді 3-годинної інфузії кожні 2 тижні. Введення препарату Паклітаксел-Ебеве не слід повторювати доти, доки вміст нейтрофілів не становитиме принаймні 1500/мкл крові, а вміст тромбоцитів – принаймні 100000/мкл крові. Хворим, у яких після введення Паклітакселу-Ебеве спостерігалася виражена нейтропенія (зміст нейтрофілів Розчин препарату готують безпосередньо перед введенням, розводячи концентрат 0,9% розчином натрію хлориду або 5% розчином декстрози, або 5% розчином декстрози в 0,9% розчині натрію хлориду для ін'єкцій, або 5% розчином декстрози в розчині Рінгера до кінцевої концентрації. 0,3 до 1,2 мг/мл. Приготовлені розчини можуть опалесцювати через присутню у складі лікарської форми основи-носія, причому після фільтрування опалесценція розчину зберігається. При приготуванні, зберіганні та введенні препарату Паклітаксел-Ебеве слід користуватися обладнанням, яке не містить деталей із ПВХ. Паклітаксел-Ебеве слід вводити через систему з вбудованим мембранним фільтром (розмір часу не більше 0,22 мкм).ПередозуванняСимптоми: аплазія кісткового мозку, периферична нейропатія, мукозити. Лікування: симптоматичне. Антидот до паклітакселу невідомий.Умови відпустки з аптекЗа рецептомВідео на цю тему
2 063,00 грн
309,00 грн
Склад, форма випуску та упаковкаКонцентрат для приготування розчину для інфузій - 1 мл: активна речовина: паклітаксел – 6 мг; допоміжні речовини: рицинова олія поліоксіетильована; етанол безводний. У флаконах 5, 16,7; 25, 35 та 50 мл; у коробці 1 флакон.Опис лікарської формиКонцентрат для виготовлення розчину для інфузій: прозорий розчин світло-жовтого кольору.ХарактеристикаПаклітаксел є протипухлинним препаратом природного походження, що отримується напівсинтетичним шляхом з рослини Taxus Baccata.Фармакотерапевтична групаПротипухлинний.ФармакокінетикаПри внутрішньовенному введенні протягом 3 годин у дозі 135 мг/м2 Cmax становить 2170 нг/мл, AUC – 7952 нг/год/мл; при введенні тієї ж дози протягом 24 год - 195 нг/мл та 6300 нг/ч/мл відповідно. Cmax та AUC дозозалежні: при 3-годинній інфузії збільшення дози до 175 мг/м2 призводить до підвищення цих параметрів на 68 та 89% відповідно, при 24-годинній – на 87 та 26% відповідно. Зв'язування з білками плазми – 88-98%. Середній Vd - 198-688 л/м2. Час напіврозподілу з крові у тканині – 30 хв. Легко проникає та адсорбується тканинами, накопичується переважно у печінці, селезінці, підшлунковій залозі, шлунку, кишечнику, серці, м'язах. Метаболізується в печінці шляхом гідроксилювання за участю ізоферментів цитохрому Р450 CYP2D8 (з утворенням метаболіту - 6-альфа-гідроксипаклітаксел) і CYP3CA4 (з утворенням метаболітів 3-пара-гідроксипаклітаксел і 6-альфа, 3-пара-ди). Виводиться переважно із жовчю – 90%. При повторних інфузіях не кумулює. T1/2 та загальний кліренс варіабельні та залежать від дози та тривалості внутрішньовенного введення: 13,1–52,7 год та 12,2–23,8 л/год/м2 відповідно. Після внутрішньовенної інфузії (1–24 години) загальне виведення нирками становить 1,3–12,6% від дози (15–275 мг/м2), що вказує на наявність інтенсивного кліренсу поза нирками. Загальний кліренс - 11-24 л/м2.ФармакодинамікаМеханізм дії пов'язаний із здатністю препарату стимулювати «складання» мікротрубочок з димерних молекул тубуліна, стабілізувати їх структуру та гальмувати динамічну реорганізацію в інтерфазі, що порушує мітотичну функцію клітини. Викликає дозозалежне пригнічення кістковомозкового кровотворення. За експериментальними даними, має мутагенні та ембріотоксичні властивості, викликає зниження репродуктивної функції.Показання до застосуваннярак яєчників (терапія першої лінії хворих з поширеною формою захворювання або залишковою пухлиною (більше 1 см) після лапаротомії (у комбінації з цисплатином) та терапія другої лінії при метастазах після стандартної терапії, що не дала позитивного результату); рак молочної залози (наявність уражених лімфатичних вузлів після стандартної комбінованої терапії (ад'ювантне лікування); після рецидиву захворювання, протягом 6 міс. після початку ад'ювантної терапії – терапія першої лінії; метастатичний рак молочної залози після неефективної стандартної терапії – терапія другої лінії); недрібноклітинний рак легень (терапія першої лінії хворих, яким не планується проведення хірургічного лікування та/або променевої терапії (у комбінації з цисплатином); саркома Капоші у хворих на СНІД (терапія другої лінії після неефективної терапії ліпосомальними антрациклінами).Протипоказання до застосуванняпідвищена чутливість до препарату, а також інших препаратів, лікарська форма яких включає поліоксіетильовану касторову олію; вагітність; період годування груддю; вихідний вміст нейтрофілів менше 1500/мкл у пацієнтів із солідними пухлинами; вихідний (або зареєстрований у процесі лікування) вміст нейтрофілів менше 1000/мкл у пацієнтів із саркомою Капоші у хворих на СНІД. З обережністю: тромбоцитопенія (менше 100000/мкл); печінкова недостатність; гострі інфекційні захворювання (в т.ч. оперізувальний лишай, вітряна віспа, герпес); тяжкий перебіг ІХС; інфаркт міокарда (в анамнезі); аритмія. Застосування у педіатрії: безпека та ефективність препарату Паклітаксел-Ебеве у дітей не встановлена.Побічна діяЧастота та виразність побічних ефектів носять дозозалежний характер. З боку органів кровотворення: нейтропенія, тромбоцитопенія, анемія. Пригнічення функції кісткового мозку, головним чином гранулоцитарного паростка, було основним токсичним ефектом, що обмежує дозу препарату. Максимальне зниження рівня нейтрофілів зазвичай спостерігається на 8-11 день, нормалізація настає на 22 день. Алергічні реакції: у перші години після введення Паклітакселу-Ебеве можуть спостерігатися реакції підвищеної чутливості, що виявляються бронхоспазмом, зниженням артеріального тиску, болями за грудиною, припливами крові до обличчя, шкірними висипаннями, генералізованою кропивницею, ангіоневротичним набряком. Описані поодинокі випадки ознобу та болю у спині. З боку ССС: зниження артеріального тиску, рідше – підвищення артеріального тиску, брадикардія, можливі тахікардія, AV блокада, зміни на ЕКГ, тромбоз судин та тромбофлебіт. З боку дихальної системи: інтерстиціальна пневмонія, фіброз легень, емболія легеневої артерії, а також частіший розвиток променевого пневмоніту у хворих, що одночасно проходять курс променевої терапії. З боку нервової системи та органів чуття: головним чином парестезії; рідко – судомні напади типу grand mal, порушення зору, атаксія, енцефалопатія, вегетативна нейропатія, що проявляється паралітичною непрохідністю кишечника та ортостатичною гіпотонією. З боку кістково-м'язової системи: артралгія, міалгія. З боку травної системи: нудота, блювання, діарея, мукозити, анорексія, запор. Поодинокі повідомлення про гостру кишкову непрохідність, перфорацію кишечника, тромбоз брижової артерії, ішемічний коліт. З боку печінки: збільшення активності печінкових трансаміназ (частіше АСТ), ЛФ та білірубіну в сироватці крові. Описано випадки розвитку гепатонекрозу та печінкової енцефалопатії. Місцеві реакції: больові відчуття, набряк, еритема, індурація та пігментація шкіри у місці ін'єкції; екстравазація може викликати запалення та некроз підшкірної клітковини. З боку шкіри та шкірних придатків: алопеція, рідко – порушення пігментації або знебарвлення нігтьового ложа. Інші побічні реакції: астенія та загальне нездужання.Взаємодія з лікарськими засобамиЦисплатин знижує загальний кліренс паклітакселу на 20% (при цьому більш виражена мієлосупресія спостерігається у випадку, коли паклітаксел вводять після цисплатину). Одночасне призначення з циметидином, ранітидином, дексаметазоном або дифенгідраміном не впливає на зв'язок паклітакселу з білками плазми. Інгібітори мікросомального окиснення (в т.ч. кетоконазол, циметидин, верапаміл, діазепам, хінідин, циклоспорин та ін.) пригнічують метаболізм паклітакселу.Спосіб застосування та дозиДля попередження тяжких реакцій підвищеної чутливості всім хворим повинна проводитись премедикація з використанням глюкокортикоїдів, антигістамінних препаратів та антагоністів гістамінових Н2-рецепторів. Наприклад, 20 мг дексаметазону (або його еквівалент) внутрішньо приблизно за 12 та 6 годин до введення препарату Паклітаксел-Ебеве, 50 мг дифенгідраміну (або його еквівалент) внутрішньовенно та 300 мг циметидину або 50 мг ранитидину внутрішньовенно за 30–6 годин. хв до введення препарату Паклітаксел-Ебеве. При виборі режиму та доз у кожному індивідуальному випадку слід керуватися даними спеціальної літератури. Паклітаксел-Ебеве вводиться внутрішньовенно у вигляді 3-годинної або 24-годинної інфузії в дозі 135-175 мг/м2 з інтервалом між курсами 3 тижнів. Препарат застосовується у вигляді монотерапії або у комбінації з цисплатином (рак яєчників та недрібноклітинний рак легень) або доксорубіцином (рак молочної залози). Рекомендована доза препарату Паклітаксел-Ебеве для лікування саркоми Капоші у хворих зі СНІДом становить 100 мг/м2 у вигляді 3-годинної інфузії кожні 2 тижні. Введення препарату Паклітаксел-Ебеве не слід повторювати доти, доки вміст нейтрофілів не становитиме принаймні 1500/мкл крові, а вміст тромбоцитів – принаймні 100000/мкл крові. Хворим, у яких після введення Паклітакселу-Ебеве спостерігалася виражена нейтропенія (зміст нейтрофілів Розчин препарату готують безпосередньо перед введенням, розводячи концентрат 0,9% розчином натрію хлориду або 5% розчином декстрози, або 5% розчином декстрози в 0,9% розчині натрію хлориду для ін'єкцій, або 5% розчином декстрози в розчині Рінгера до кінцевої концентрації. 0,3 до 1,2 мг/мл. Приготовлені розчини можуть опалесцювати через присутню у складі лікарської форми основи-носія, причому після фільтрування опалесценція розчину зберігається. При приготуванні, зберіганні та введенні препарату Паклітаксел-Ебеве слід користуватися обладнанням, яке не містить деталей із ПВХ. Паклітаксел-Ебеве слід вводити через систему з вбудованим мембранним фільтром (розмір часу не більше 0,22 мкм).ПередозуванняСимптоми: аплазія кісткового мозку, периферична нейропатія, мукозити. Лікування: симптоматичне. Антидот до паклітакселу невідомий.Умови відпустки з аптекЗа рецептомВідео на цю тему
426,00 грн
315,00 грн
Склад, форма випуску та упаковкаКонцентрат для приготування розчину для інфузій - 1 мл: активна речовина: паклітаксел – 6 мг; допоміжні речовини: рицинова олія поліоксіетильована; етанол безводний. У флаконах 5, 16,7; 25, 35 та 50 мл; у коробці 1 флакон.Опис лікарської формиКонцентрат для виготовлення розчину для інфузій: прозорий розчин світло-жовтого кольору.ХарактеристикаПаклітаксел є протипухлинним препаратом природного походження, що отримується напівсинтетичним шляхом з рослини Taxus Baccata.Фармакотерапевтична групаПротипухлинний.ФармакокінетикаПри внутрішньовенному введенні протягом 3 годин у дозі 135 мг/м2 Cmax становить 2170 нг/мл, AUC – 7952 нг/год/мл; при введенні тієї ж дози протягом 24 год - 195 нг/мл та 6300 нг/ч/мл відповідно. Cmax та AUC дозозалежні: при 3-годинній інфузії збільшення дози до 175 мг/м2 призводить до підвищення цих параметрів на 68 та 89% відповідно, при 24-годинній – на 87 та 26% відповідно. Зв'язування з білками плазми – 88-98%. Середній Vd - 198-688 л/м2. Час напіврозподілу з крові у тканині – 30 хв. Легко проникає та адсорбується тканинами, накопичується переважно у печінці, селезінці, підшлунковій залозі, шлунку, кишечнику, серці, м'язах. Метаболізується в печінці шляхом гідроксилювання за участю ізоферментів цитохрому Р450 CYP2D8 (з утворенням метаболіту - 6-альфа-гідроксипаклітаксел) і CYP3CA4 (з утворенням метаболітів 3-пара-гідроксипаклітаксел і 6-альфа, 3-пара-ди). Виводиться переважно із жовчю – 90%. При повторних інфузіях не кумулює. T1/2 та загальний кліренс варіабельні та залежать від дози та тривалості внутрішньовенного введення: 13,1–52,7 год та 12,2–23,8 л/год/м2 відповідно. Після внутрішньовенної інфузії (1–24 години) загальне виведення нирками становить 1,3–12,6% від дози (15–275 мг/м2), що вказує на наявність інтенсивного кліренсу поза нирками. Загальний кліренс - 11-24 л/м2.ФармакодинамікаМеханізм дії пов'язаний із здатністю препарату стимулювати «складання» мікротрубочок з димерних молекул тубуліна, стабілізувати їх структуру та гальмувати динамічну реорганізацію в інтерфазі, що порушує мітотичну функцію клітини. Викликає дозозалежне пригнічення кістковомозкового кровотворення. За експериментальними даними, має мутагенні та ембріотоксичні властивості, викликає зниження репродуктивної функції.Показання до застосуваннярак яєчників (терапія першої лінії хворих з поширеною формою захворювання або залишковою пухлиною (більше 1 см) після лапаротомії (у комбінації з цисплатином) та терапія другої лінії при метастазах після стандартної терапії, що не дала позитивного результату); рак молочної залози (наявність уражених лімфатичних вузлів після стандартної комбінованої терапії (ад'ювантне лікування); після рецидиву захворювання, протягом 6 міс. після початку ад'ювантної терапії – терапія першої лінії; метастатичний рак молочної залози після неефективної стандартної терапії – терапія другої лінії); недрібноклітинний рак легень (терапія першої лінії хворих, яким не планується проведення хірургічного лікування та/або променевої терапії (у комбінації з цисплатином); саркома Капоші у хворих на СНІД (терапія другої лінії після неефективної терапії ліпосомальними антрациклінами).Протипоказання до застосуванняпідвищена чутливість до препарату, а також інших препаратів, лікарська форма яких включає поліоксіетильовану касторову олію; вагітність; період годування груддю; вихідний вміст нейтрофілів менше 1500/мкл у пацієнтів із солідними пухлинами; вихідний (або зареєстрований у процесі лікування) вміст нейтрофілів менше 1000/мкл у пацієнтів із саркомою Капоші у хворих на СНІД. З обережністю: тромбоцитопенія (менше 100000/мкл); печінкова недостатність; гострі інфекційні захворювання (в т.ч. оперізувальний лишай, вітряна віспа, герпес); тяжкий перебіг ІХС; інфаркт міокарда (в анамнезі); аритмія. Застосування у педіатрії: безпека та ефективність препарату Паклітаксел-Ебеве у дітей не встановлена.Побічна діяЧастота та виразність побічних ефектів носять дозозалежний характер. З боку органів кровотворення: нейтропенія, тромбоцитопенія, анемія. Пригнічення функції кісткового мозку, головним чином гранулоцитарного паростка, було основним токсичним ефектом, що обмежує дозу препарату. Максимальне зниження рівня нейтрофілів зазвичай спостерігається на 8-11 день, нормалізація настає на 22 день. Алергічні реакції: у перші години після введення Паклітакселу-Ебеве можуть спостерігатися реакції підвищеної чутливості, що виявляються бронхоспазмом, зниженням артеріального тиску, болями за грудиною, припливами крові до обличчя, шкірними висипаннями, генералізованою кропивницею, ангіоневротичним набряком. Описані поодинокі випадки ознобу та болю у спині. З боку ССС: зниження артеріального тиску, рідше – підвищення артеріального тиску, брадикардія, можливі тахікардія, AV блокада, зміни на ЕКГ, тромбоз судин та тромбофлебіт. З боку дихальної системи: інтерстиціальна пневмонія, фіброз легень, емболія легеневої артерії, а також частіший розвиток променевого пневмоніту у хворих, що одночасно проходять курс променевої терапії. З боку нервової системи та органів чуття: головним чином парестезії; рідко – судомні напади типу grand mal, порушення зору, атаксія, енцефалопатія, вегетативна нейропатія, що проявляється паралітичною непрохідністю кишечника та ортостатичною гіпотонією. З боку кістково-м'язової системи: артралгія, міалгія. З боку травної системи: нудота, блювання, діарея, мукозити, анорексія, запор. Поодинокі повідомлення про гостру кишкову непрохідність, перфорацію кишечника, тромбоз брижової артерії, ішемічний коліт. З боку печінки: збільшення активності печінкових трансаміназ (частіше АСТ), ЛФ та білірубіну в сироватці крові. Описано випадки розвитку гепатонекрозу та печінкової енцефалопатії. Місцеві реакції: больові відчуття, набряк, еритема, індурація та пігментація шкіри у місці ін'єкції; екстравазація може викликати запалення та некроз підшкірної клітковини. З боку шкіри та шкірних придатків: алопеція, рідко – порушення пігментації або знебарвлення нігтьового ложа. Інші побічні реакції: астенія та загальне нездужання.Взаємодія з лікарськими засобамиЦисплатин знижує загальний кліренс паклітакселу на 20% (при цьому більш виражена мієлосупресія спостерігається у випадку, коли паклітаксел вводять після цисплатину). Одночасне призначення з циметидином, ранітидином, дексаметазоном або дифенгідраміном не впливає на зв'язок паклітакселу з білками плазми. Інгібітори мікросомального окиснення (в т.ч. кетоконазол, циметидин, верапаміл, діазепам, хінідин, циклоспорин та ін.) пригнічують метаболізм паклітакселу.Спосіб застосування та дозиДля попередження тяжких реакцій підвищеної чутливості всім хворим повинна проводитись премедикація з використанням глюкокортикоїдів, антигістамінних препаратів та антагоністів гістамінових Н2-рецепторів. Наприклад, 20 мг дексаметазону (або його еквівалент) внутрішньо приблизно за 12 та 6 годин до введення препарату Паклітаксел-Ебеве, 50 мг дифенгідраміну (або його еквівалент) внутрішньовенно та 300 мг циметидину або 50 мг ранитидину внутрішньовенно за 30–6 годин. хв до введення препарату Паклітаксел-Ебеве. При виборі режиму та доз у кожному індивідуальному випадку слід керуватися даними спеціальної літератури. Паклітаксел-Ебеве вводиться внутрішньовенно у вигляді 3-годинної або 24-годинної інфузії в дозі 135-175 мг/м2 з інтервалом між курсами 3 тижнів. Препарат застосовується у вигляді монотерапії або у комбінації з цисплатином (рак яєчників та недрібноклітинний рак легень) або доксорубіцином (рак молочної залози). Рекомендована доза препарату Паклітаксел-Ебеве для лікування саркоми Капоші у хворих зі СНІДом становить 100 мг/м2 у вигляді 3-годинної інфузії кожні 2 тижні. Введення препарату Паклітаксел-Ебеве не слід повторювати доти, доки вміст нейтрофілів не становитиме принаймні 1500/мкл крові, а вміст тромбоцитів – принаймні 100000/мкл крові. Хворим, у яких після введення Паклітакселу-Ебеве спостерігалася виражена нейтропенія (зміст нейтрофілів Розчин препарату готують безпосередньо перед введенням, розводячи концентрат 0,9% розчином натрію хлориду або 5% розчином декстрози, або 5% розчином декстрози в 0,9% розчині натрію хлориду для ін'єкцій, або 5% розчином декстрози в розчині Рінгера до кінцевої концентрації. 0,3 до 1,2 мг/мл. Приготовлені розчини можуть опалесцювати через присутню у складі лікарської форми основи-носія, причому після фільтрування опалесценція розчину зберігається. При приготуванні, зберіганні та введенні препарату Паклітаксел-Ебеве слід користуватися обладнанням, яке не містить деталей із ПВХ. Паклітаксел-Ебеве слід вводити через систему з вбудованим мембранним фільтром (розмір часу не більше 0,22 мкм).ПередозуванняСимптоми: аплазія кісткового мозку, периферична нейропатія, мукозити. Лікування: симптоматичне. Антидот до паклітакселу невідомий.Умови відпустки з аптекЗа рецептомВідео на цю тему
779,00 грн
Склад, форма випуску та упаковкаКонцентрат для приготування розчину для інфузій - 1 мл: активна речовина: паклітаксел – 6 мг; допоміжні речовини: макроголу глицерилрицинилолеат - 527 мг; лимонна кислота безводна – 2 мг; етанол абсолютний – 396 мг (до 0,933 г, що еквівалентно 1 мл). Комплект №2 (ТОВ МЦ «Еллара» або ТОВ «Еллара») Концентрат для виготовлення розчину для інфузій, 6 мг/мл. У скляних флаконах із пробками із гуми бромбутилової, алюмінієвими ковпачками та захисною кришкою-вставкою з кольорового поліпропілену, 16,7 та 50 мл. Флакони вкриті прозорою плівкою із ПЕ. 1 фл. у картонній пачці. 1 картонна пачка, елементи пристрою до інфузійних систем та шприців для розведення та введення лікарських препаратів «Тевадаптор» (адаптер до флакона; адаптер до шприца; адаптер для введення шприца); інструкція із застосування пристрою у картонній коробці з ущільнювачем з гофрованого картону коробкового або без нього. Контроль першого розкриття картонної коробки – прозора наклейка овальної форми із зображенням логотипу TEVA.Опис лікарської формиКонцентрат для приготування розчину для інфузії у вигляді прозорого, безбарвного або злегка жовтуватого, в'язкого розчину.Фармакотерапевтична групаПротипухлинний.ФармакокінетикаВсмоктування При внутрішньовенному введенні протягом 3 годин у дозі 135 мг/м Cmax становить 2170 нг/мл, AUC - 7952 нг/год/мл; при введенні тієї ж дози протягом 24 год - 195 нг/мл та 6300 нг/ч/мл, відповідно. Cmax та AUC дозозалежні: при 3-годинних інфузіях збільшення дози до 175 мг/м2 призводить до підвищення цих параметрів на 68% та 89%, а при 24-годинному – на 87% та 26% відповідно. Розподіл Зв'язування з білками плазми – 88-98%. Час напіврозподілу з крові у тканині – 30 хв. Легко проникає та абсорбується тканинами, накопичується переважно у печінці, селезінці, підшлунковій залозі, шлунку, кишечнику, серці, м'язах. Метаболізм та виведення Метаболізується в печінці шляхом гідроксилювання за участю ізоферментів CYP2D8 (з утворенням метаболіту - 6-альфа-гідроксипаклітаксел) і CYP3A4 (з утворенням метаболітів 3-пара-гідроксипаклітаксел і 6-альфа, 3-пара-дигідроксипаклітаксел). Виводиться переважно із жовчю – 90%. При повторних інфузіях не кумулює. T1/2 та загальний кліренс варіабельні та залежать від дози та тривалості внутрішньовенного введення: 13.1-52.7 год та 12.2-23.8 л/год/м2 відповідно. Після внутрішньовенних інфузій (1-24 години) загальне виведення нирками становить 1,3-12,6% від дози (15-275 мг/м2), що вказує на наявність інтенсивного позаниркового кліренсу.ФармакодинамікаПротипухлинний препарат рослинного походження. Паклітаксел отримують напівсинтетичним шляхом із рослини Taxus Baccata. Механізм дії пов'язаний зі здатністю стимулювати "складання" мікротрубочок з димерних молекул тубуліна, стабілізувати їх структуру та гальмувати динамічну реорганізацію в інтерфазі, що порушує мітотичну функцію клітини.ІнструкціяРозчин для інфузій готують безпосередньо перед введенням, розводячи концентрат 0,9% розчином натрію хлориду, або 5% розчином декстрози, або 5% розчином декстрози в 0,9% розчині натрію хлориду для ін'єкцій, або 5% розчином декстрози в розчині Рінгера до кінцевої концентрації від 0,3 до 1,2 мг/мл. Приготовлені розчини можуть опалесцювати через присутню у складі лікарської форми основи-носія, причому після фільтрування опалесценція розчину зберігається. При приготуванні, зберіганні та введенні препарату Паклітаксел-Тева слід використовувати обладнання, яке не містить деталей із ПВХ. Пластифікатор діетилгексилфталат (ДЕГФ/DEHP), що міститься в пластифікованому ПВХ, може вивільнятися при дії макроголагліцерилрицинілелеату, який є допоміжним компонентом препарату. Препарат Паклітаксел-Тева слід вводити через систему з вбудованим мембранним фільтром (розмір часу не більше 0,22 мкн). Якщо нерозкриті флакони поміщаються в холодильник, може утворитися осад, який знову розчиняється при незначному перемішуванні (або без перемішування) після досягнення кімнатної температури. Якість продукту у своїй не погіршується. Якщо розчин залишається каламутним або наголошується на наявності нерозчинного осаду, флакон слід знищити.Показання до застосуванняРак яєчників терапія першої лінії у комбінації з цисплатином у пацієнтів з пізніми стадіями раку яєчників або залишковою пухлиною (більше 1 см) після хірургічного втручання; терапія другої лінії у пацієнтів з метастатичним раком яєчників у разі, якщо стандартна терапія препаратами платини є неефективною. Рак молочної залози ад'ювантна терапія у пацієнтів з метастазами у лімфатичних вузлах після терапії антрациклінами та циклофосфамідом (АЦ). Ад'ювантну терапію паклітакселом слід розглядати як альтернативу пролонгованої терапії АЦ; терапія першої лінії метастатичного раку молочної залози після рецидиву захворювання протягом 6 місяців після початку проведення ад'ювантної терапії з включенням препаратів антрациклінового ряду, за відсутності протипоказань для їх застосування; терапія першої лінії місцево-поширеного або метастатичного раку молочної залози в комбінації з препаратами антрациклінового ряду за відсутності протипоказань для їх застосування, або з трастузумабом у пацієнток з імуногістохімічно підтвердженим 2+ або 3+ рівнем експресії рецепторів 2 типу людського епідермального ) за наявності протипоказань до антрациклінів; терапія другої лінії (монотерапія) метастатичного раку молочної залози у разі неефективності стандартної терапії, що включає препарати антрациклінового ряду за відсутності протипоказань для їх застосування. Недрібноклітинний рак легені терапія першої лінії поширеного недрібноклітинного раку легені у комбінації з цисплатином у разі неможливості застосування хірургічного лікування та/або променевої терапії. Саркома Капоші у пацієнтів зі СНІДом терапія другої лінії прогресуючої саркоми Капоші у пацієнтів зі СНІДом після неефективної терапії ліпосомальними антрациклінами.Протипоказання до застосуванняпідвищена чутливість до паклітакселу або інших компонентів препарату, в т.ч. до поліоксіетильованої касторової олії (макроголу глицерилрицинилолеат); вихідне АКН менше 1500/мкл у пацієнтів із солідними пухлинами; вихідне (або зареєстроване в процесі лікування) АКН менше 1000/мкл у пацієнтів із саркомою Капоші; супутні тяжкі неконтрольовані інфекції у пацієнтів із саркомою Капоші; тяжке порушення функції печінки; вагітність; період лактації (грудного вигодовування); дитячий вік (безпека та ефективність не встановлені). З обережністю: пригнічення кістковомозкового кровотворення, тромбоцитопенія (менше 100 000/мкл), легке та помірне порушення функції печінки, гострі інфекційні захворювання (в т.ч. оперізувальний лишай, вітряна віспа, герпес), тяжкий перебіг ), аритмії.Вагітність та лактаціяПрепарат протипоказаний при вагітності та в період грудного вигодовування. Протипоказання: дитячий вік (безпека та ефективність не встановлені).Побічна діяЧастота та тяжкість побічних реакцій при монотерапії паклітакселом загалом схожі при застосуванні у пацієнтів з різними солідними пухлинами (рак яєчників, рак молочної залози, недрібноклітинний рак легені). Не виявлено залежності прояву токсичності паклітакселу від віку пацієнтів. Частота розвитку побічних ефектів класифікована згідно з рекомендаціями ВООЗ: дуже часто (не менше 10%), часто (не менше 1%, але менше 10%), нечасто (не менше 0.1%, але менше 1%), рідко (не менше 0.01%) , але менше 0.1%), дуже рідко, включаючи поодинокі випадки (менше 0.01%). Інфекційні захворювання: дуже часто - інфекції (в основному сечовивідних шляхів та верхніх дихальних шляхів), включаючи повідомлення про смерть; нечасто – септичний шок; рідко – сепсис, перитоніт, пневмонія. З системи кровотворення: часто - мієлосупресія, нейтропенія, анемія, тромбоцитопенія, лейкопенія, кровотеча; рідко – фебрильна нейтропенія; дуже рідко – гострий мієлобластний лейкоз, мієлодиспластичний синдром. Пригнічення функції кісткового мозку, головним чином гранулоцитарного паростка, було основним токсичним ефектом, що обмежує дозу препарату. Максимальне зниження АКН зазвичай спостерігається 8-11 день, нормалізація настає на 22 день. З боку імунної системи: дуже часто – незначні реакції підвищеної чутливості (в основному шкірний висип); нечасто - виражені реакції підвищеної чутливості, що вимагають медикаментозної терапії (зниження АТ), ангіоневротичний набряк, респіраторний дистрес-синдром, генералізована кропив'янка, озноб, біль у спині, біль у грудях, тахікардія, біль у кінцівках, підвищене потовиділення та підвищення АТ; рідко - анафілактичні реакції, сплутаність свідомості; дуже рідко – анафілактичний шок. З боку обміну речовин: невідома частота – синдром лізису пухлини. З боку нервової системи: дуже часто – нейротоксичність, переважно периферична поліневропатія; рідко – периферична моторна нейропатія (що призводить до дистальної слабкості); дуже рідко – судомні напади типу grand mal, вегетативна невропатія, що призводить до паралітичної непрохідності кишечника та ортостатичної гіпотензії, енцефалопатія, судоми, запаморочення, атаксія, головний біль. З боку органу зору: дуже рідко – ураження зорового нерва та/або порушення зору ("миготлива скотома"), особливо у пацієнтів, які отримували дози вище, ніж рекомендовані; невідома частота - макулярний набряк, фотопсія, "плаваюче" помутніння склоподібного тіла. З боку органу слуху та лабіринтні порушення: дуже рідко – втрата слуху, шум у вухах, вертиго. З боку серцево-судинної системи: дуже часто – зниження АТ, "припливи"; часто – брадикардія; нечасто – інфаркт міокарда, AV-блокада, непритомність, кардіоміопатія, безсимптомна шлуночкова тахікардія, в т.ч. з бігемінією, тромбоз венозних судин, підвищення артеріального тиску, тромбофлебіт; рідко – серцева недостатність; дуже рідко – фібриляція шлуночків, суправентрикулярна тахікардія, шок; невідома частота – флебіт. З боку дихальної системи: рідко – дихальна недостатність, легенева емболія, фіброз легені, інтерстиційна пневмонія, задишка, плевральний випіт; дуже рідко – кашель. З боку травної системи: дуже часто – діарея, блювання, нудота, запалення слизової оболонки порожнини рота; рідко – кишкова непрохідність, перфорація кишечника, ішемічний коліт, панкреатит; дуже рідко – анорексія, тромбоз мезентеріальних артерій брижі, псевдомембранозний коліт, нейтропенічний коліт, асцит, езофагіт, запор, некроз печінки, печінкова енцефалопатія з летальним кінцем. З боку шкіри та підшкірних тканин: дуже часто – алопеція; нечасто - оборотні зміни шкіри та нігтів; рідко - свербіж шкіри, шкірний висип, еритема; дуже рідко – синдром Стівенса-Джонсона, епідермальний некроліз, багатоформна еритема, ексфоліативний дерматит, кропив'янка, оніхолізис (рекомендується наносити сонцезахисний крем на руки та ноги); невідома частота – склеродермія. З боку кістково-м'язової системи та сполучної тканини: дуже часто – артралгія, міалгія; невідома частота - системний червоний вовчак. Місцеві реакції: часто – реакції у місці введення (набряк, біль, еритема та ущільнення, в окремих випадках – крововилив, який може стати причиною запалення підшкірної клітковини, фіброзу шкіри та некрозу шкіри). Лабораторні дані: часто – виражене підвищення активності ACT, ЛФ; нечасто – підвищення концентрації білірубіну; рідко – підвищення концентрації креатиніну. Інші: рідко – пропасниця, зневоднення, астенія, периферичні набряки, загальне нездужання, підвищення температури тіла.Взаємодія з лікарськими засобамиПри терапії першої лінії раку яєчників паклітаксел слід застосовувати перед застосуванням цисплатину. Коли паклітаксел застосовується перед цисплатином, профіль без небезпеки застосування паклітакселу відповідає монотерапії паклітакселом. У разі, якщо паклітаксел застосовується після цисплатину, у пацієнтів спостерігається більш виражена мієлосупресія та на 25% знижується кліренс паклітакселу. У пацієнтів, які приймають комбінацію паклітаксел/цисплатин, ризик розвитку ниркової недостатності вищий у порівнянні з монотерапією цисплатином при лікуванні раку органів малого тазу у жінок. При лікуванні раку молочної залози комбінацією паклітаксел/доксорубіцин інфузію паклітакселу необхідно проводити через 24 години після введення доксорубіцину. У разі більш раннього введення паклітакселу може бути знижено виведення доксорубіцину та його активних метаболітів. Метаболізм паклітакселу каталізується, зокрема, ізоферментами CYP2C8 та CYP3A4 системи цитохрому Р450. Одночасне застосування потужних інгібіторів ізоферменту CYP3A4, наприклад, кетоконазолу, не перешкоджає виведенню паклітакселу у пацієнтів, тому немає необхідності проводити корекцію дози. Інші дані про потенційну лікарську взаємодію між паклітакселом та іншими інгібіторами ізоферменту CYP3A4 обмежені. Тому слід дотримуватися обережності при застосуванні паклітакселу одночасно з відомими інгібіторами ізоферментів CYP2C8 та CYP3A4 (наприклад, еритроміцин, флуоксетин, гемфіброзил) або індукторами ізоферментів CYP2C8 та CYP3П4A4 (наприклад, ефі, Одночасне застосування з циметидином, ранітидином, дексаметазоном або дифенгідраміном не впливає на зв'язування паклітакселу з білками плазми. Системний кліренс паклітакселу був значно нижчим при застосуванні з нелфінавіром та ритонавіром і не змінювався при застосуванні з індинавіром. Про взаємодію паклітакселу з іншими інгібіторами протеази інформації недостатньо. Тому слід бути обережним при застосуванні паклітакселу у пацієнтів, які приймають інгібітори протеази. Поліоксиетильована рицинова олія, що входить до складу паклітакселу, може викликати екстракцію ДЕГФ із пластифікованих ПВХ-контейнерів, причому ступінь вимивання ДЕГФ збільшується при збільшенні концентрації розчину та з часом.Спосіб застосування та дозиВ/в, інфузійно. При виборі режиму та доз у кожному індивідуальному випадку слід керуватися даними спеціальної літератури. Для попередження тяжких реакцій гіперчутливості всім пацієнтам необхідно провести премедикацію із застосуванням кортикостероїдів, антигістамінних препаратів та антагоністів H1- та Н2-гістамінових рецепторів. Рак яєчників Терапія першої лінії У дозі 175 мг/м2 у вигляді 3-годинної інфузії з подальшим введенням цисплатину кожні 3 тижні або в дозі 135 мг/м2 у вигляді 24-годинної інфузії з подальшим введенням цисплатину кожні 3 тижні. Терапія другої лінії Монотерапія: у дозі 175 мг/м2 у вигляді 3-годинної інфузії 1 раз на 3 тижні. Рак молочної залози: ад'ювантна терапія Після стандартного комбінованого лікування проводяться 4 курси терапії препаратом Паклітаксел-Тева у дозі 175 мг/м2 у вигляді 3-годинної інфузії кожні 3 тижні. Терапія першої лінії Монотерапія: у дозі 175 мг/м2 у вигляді 3-годинної інфузії кожні 3 тижні. У комбінації з доксорубіцином: через 24 години після введення доксорубіцину – у дозі 220 мг/м2 у вигляді 3-годинної інфузії кожні 3 тижні. У комбінації з трастузумабом: наступного дня після введення першої дози трастузумабу – у дозі 175 мг/м2 у вигляді 3-годинної інфузії кожні 3 тижні, при хорошій переносимості трастузумабу – відразу ж після введення наступних доз трастузумабу. Терапія другої лінії У дозі 175 мг/м2 у вигляді 3-годинної інфузії кожні 3 тижні. Недрібноклітинний рак легені У дозі 175 мг/м2 у вигляді 3-годинної інфузії з подальшим введенням цисплатину кожні 3 тижні або в дозі 135 мг/м2 у вигляді 24-годинної інфузії з подальшим введенням цисплатину кожні 3 тижні. Саркома Капоші у пацієнтів зі СНІДом Терапія другої лінії Рекомендована доза 135 мг/м2 у вигляді 3-годинної інфузії кожні 3 тижні або 100 мг/м2 у вигляді 3-годинної інфузії кожні 2 тижні. Залежно від вираженості імуносупресії у пацієнтів зі СНІДом рекомендується введення препарату Паклітаксел-Тева лише у випадку, якщо абсолютна кількість нейтрофілів (АКН) не менше 1000/мкл крові та кількість тромбоцитів не менше 75000/мкл крові. Пацієнтам з вираженою нейтропенією (АКН менше 500/мкл крові протягом 7 днів і більше) або з тяжкою формою периферичної поліневропатії або з мукозитом (III ступінь тяжкості або вище) при наступних курсах рекомендується зниження дози на 25% до 75 мг/м2. Необхідно розглянути можливість проведення мобілізації периферичних стовбурових клітин крові запровадженням гранулоцитарного колонієстимулюючого фактора. Дозування при лікуванні раку молочної залози, раку яєчників, недрібноклітинного раку легенів. Введення препарату Паклітаксел-Тева не слід повторювати доти, доки АКН не досягне принаймні 1500/мкл крові, а кількість тромбоцитів – 100000/мкл крові. Пацієнтам, у яких після введення препарату Паклітаксел-Тева спостерігалася виражена нейтропенія (АКН менше 500/мкл крові протягом 7 днів або більш тривалий час) або тяжка форма периферичної нейропатії, під час наступних курсів лікування дозу препарату Паклітаксел-Тева слід знизити на 20%. (при терапії недрібноклітинного раку легені та терапії першої лінії раку яєчників) або на 25% (при лікуванні раку молочної залози та раку яєчників). У пацієнтів із мукозитом (ІІ ступеня тяжкості або вище) рекомендується зниження дози на 25%. Пацієнти з порушенням функції печінки Пацієнтам із печінковою недостатністю та пов'язаним з нею підвищеним ризиком токсичності (зокрема мієлосупресія ІІІ–ІV ступеня) рекомендується корекція дози. Стан пацієнтів необхідно ретельно контролювати. Пацієнти з порушенням функції нирок Недостатньо даних про прояв токсичної дії препарату Паклітаксел-Тева у пацієнтів з порушенням функції нирок. Корекція дози не потрібна.ПередозуванняСимптоми: пригнічення функції кісткового мозку, периферична нейропатія, мукозити. Лікування: проведення симптоматичної терапії. Антидот до паклітакселу не відомий.Умови відпустки з аптекЗа рецептомВідео на цю тему
1 909,00 грн
215,00 грн
Склад, форма випуску та упаковкаКонцентрат для приготування розчину для інфузій - 1 мл: активна речовина: паклітаксел – 6 мг; допоміжні речовини: макроголу глицерилрицинилолеат - 527 мг; лимонна кислота безводна – 2 мг; етанол абсолютний – 396 мг (до 0,933 г, що еквівалентно 1 мл). Комплект №2 (ТОВ МЦ «Еллара» або ТОВ «Еллара») Концентрат для виготовлення розчину для інфузій, 6 мг/мл. У скляних флаконах із пробками із гуми бромбутилової, алюмінієвими ковпачками та захисною кришкою-вставкою з кольорового поліпропілену, 16,7 та 50 мл. Флакони вкриті прозорою плівкою із ПЕ. 1 фл. у картонній пачці. 1 картонна пачка, елементи пристрою до інфузійних систем та шприців для розведення та введення лікарських препаратів «Тевадаптор» (адаптер до флакона; адаптер до шприца; адаптер для введення шприца); інструкція із застосування пристрою у картонній коробці з ущільнювачем з гофрованого картону коробкового або без нього. Контроль першого розкриття картонної коробки – прозора наклейка овальної форми із зображенням логотипу TEVA.Опис лікарської формиКонцентрат для приготування розчину для інфузії у вигляді прозорого, безбарвного або злегка жовтуватого, в'язкого розчину.Фармакотерапевтична групаПротипухлинний.ФармакокінетикаВсмоктування При внутрішньовенному введенні протягом 3 годин у дозі 135 мг/м Cmax становить 2170 нг/мл, AUC - 7952 нг/год/мл; при введенні тієї ж дози протягом 24 год - 195 нг/мл та 6300 нг/ч/мл, відповідно. Cmax та AUC дозозалежні: при 3-годинних інфузіях збільшення дози до 175 мг/м2 призводить до підвищення цих параметрів на 68% та 89%, а при 24-годинному – на 87% та 26% відповідно. Розподіл Зв'язування з білками плазми – 88-98%. Час напіврозподілу з крові у тканині – 30 хв. Легко проникає та абсорбується тканинами, накопичується переважно у печінці, селезінці, підшлунковій залозі, шлунку, кишечнику, серці, м'язах. Метаболізм та виведення Метаболізується в печінці шляхом гідроксилювання за участю ізоферментів CYP2D8 (з утворенням метаболіту - 6-альфа-гідроксипаклітаксел) і CYP3A4 (з утворенням метаболітів 3-пара-гідроксипаклітаксел і 6-альфа, 3-пара-дигідроксипаклітаксел). Виводиться переважно із жовчю – 90%. При повторних інфузіях не кумулює. T1/2 та загальний кліренс варіабельні та залежать від дози та тривалості внутрішньовенного введення: 13.1-52.7 год та 12.2-23.8 л/год/м2 відповідно. Після внутрішньовенних інфузій (1-24 години) загальне виведення нирками становить 1,3-12,6% від дози (15-275 мг/м2), що вказує на наявність інтенсивного позаниркового кліренсу.ФармакодинамікаПротипухлинний препарат рослинного походження. Паклітаксел отримують напівсинтетичним шляхом із рослини Taxus Baccata. Механізм дії пов'язаний зі здатністю стимулювати "складання" мікротрубочок з димерних молекул тубуліна, стабілізувати їх структуру та гальмувати динамічну реорганізацію в інтерфазі, що порушує мітотичну функцію клітини.ІнструкціяРозчин для інфузій готують безпосередньо перед введенням, розводячи концентрат 0,9% розчином натрію хлориду, або 5% розчином декстрози, або 5% розчином декстрози в 0,9% розчині натрію хлориду для ін'єкцій, або 5% розчином декстрози в розчині Рінгера до кінцевої концентрації від 0,3 до 1,2 мг/мл. Приготовлені розчини можуть опалесцювати через присутню у складі лікарської форми основи-носія, причому після фільтрування опалесценція розчину зберігається. При приготуванні, зберіганні та введенні препарату Паклітаксел-Тева слід використовувати обладнання, яке не містить деталей із ПВХ. Пластифікатор діетилгексилфталат (ДЕГФ/DEHP), що міститься в пластифікованому ПВХ, може вивільнятися при дії макроголагліцерилрицинілелеату, який є допоміжним компонентом препарату. Препарат Паклітаксел-Тева слід вводити через систему з вбудованим мембранним фільтром (розмір часу не більше 0,22 мкн). Якщо нерозкриті флакони поміщаються в холодильник, може утворитися осад, який знову розчиняється при незначному перемішуванні (або без перемішування) після досягнення кімнатної температури. Якість продукту у своїй не погіршується. Якщо розчин залишається каламутним або наголошується на наявності нерозчинного осаду, флакон слід знищити.Показання до застосуванняРак яєчників терапія першої лінії у комбінації з цисплатином у пацієнтів з пізніми стадіями раку яєчників або залишковою пухлиною (більше 1 см) після хірургічного втручання; терапія другої лінії у пацієнтів з метастатичним раком яєчників у разі, якщо стандартна терапія препаратами платини є неефективною. Рак молочної залози ад'ювантна терапія у пацієнтів з метастазами у лімфатичних вузлах після терапії антрациклінами та циклофосфамідом (АЦ). Ад'ювантну терапію паклітакселом слід розглядати як альтернативу пролонгованої терапії АЦ; терапія першої лінії метастатичного раку молочної залози після рецидиву захворювання протягом 6 місяців після початку проведення ад'ювантної терапії з включенням препаратів антрациклінового ряду, за відсутності протипоказань для їх застосування; терапія першої лінії місцево-поширеного або метастатичного раку молочної залози в комбінації з препаратами антрациклінового ряду за відсутності протипоказань для їх застосування, або з трастузумабом у пацієнток з імуногістохімічно підтвердженим 2+ або 3+ рівнем експресії рецепторів 2 типу людського епідермального ) за наявності протипоказань до антрациклінів; терапія другої лінії (монотерапія) метастатичного раку молочної залози у разі неефективності стандартної терапії, що включає препарати антрациклінового ряду за відсутності протипоказань для їх застосування. Недрібноклітинний рак легені терапія першої лінії поширеного недрібноклітинного раку легені у комбінації з цисплатином у разі неможливості застосування хірургічного лікування та/або променевої терапії. Саркома Капоші у пацієнтів зі СНІДом терапія другої лінії прогресуючої саркоми Капоші у пацієнтів зі СНІДом після неефективної терапії ліпосомальними антрациклінами.Протипоказання до застосуванняпідвищена чутливість до паклітакселу або інших компонентів препарату, в т.ч. до поліоксіетильованої касторової олії (макроголу глицерилрицинилолеат); вихідне АКН менше 1500/мкл у пацієнтів із солідними пухлинами; вихідне (або зареєстроване в процесі лікування) АКН менше 1000/мкл у пацієнтів із саркомою Капоші; супутні тяжкі неконтрольовані інфекції у пацієнтів із саркомою Капоші; тяжке порушення функції печінки; вагітність; період лактації (грудного вигодовування); дитячий вік (безпека та ефективність не встановлені). З обережністю: пригнічення кістковомозкового кровотворення, тромбоцитопенія (менше 100 000/мкл), легке та помірне порушення функції печінки, гострі інфекційні захворювання (в т.ч. оперізувальний лишай, вітряна віспа, герпес), тяжкий перебіг ), аритмії.Вагітність та лактаціяПрепарат протипоказаний при вагітності та в період грудного вигодовування. Протипоказання: дитячий вік (безпека та ефективність не встановлені).Побічна діяЧастота та тяжкість побічних реакцій при монотерапії паклітакселом загалом схожі при застосуванні у пацієнтів з різними солідними пухлинами (рак яєчників, рак молочної залози, недрібноклітинний рак легені). Не виявлено залежності прояву токсичності паклітакселу від віку пацієнтів. Частота розвитку побічних ефектів класифікована згідно з рекомендаціями ВООЗ: дуже часто (не менше 10%), часто (не менше 1%, але менше 10%), нечасто (не менше 0.1%, але менше 1%), рідко (не менше 0.01%) , але менше 0.1%), дуже рідко, включаючи поодинокі випадки (менше 0.01%). Інфекційні захворювання: дуже часто - інфекції (в основному сечовивідних шляхів та верхніх дихальних шляхів), включаючи повідомлення про смерть; нечасто – септичний шок; рідко – сепсис, перитоніт, пневмонія. З системи кровотворення: часто - мієлосупресія, нейтропенія, анемія, тромбоцитопенія, лейкопенія, кровотеча; рідко – фебрильна нейтропенія; дуже рідко – гострий мієлобластний лейкоз, мієлодиспластичний синдром. Пригнічення функції кісткового мозку, головним чином гранулоцитарного паростка, було основним токсичним ефектом, що обмежує дозу препарату. Максимальне зниження АКН зазвичай спостерігається 8-11 день, нормалізація настає на 22 день. З боку імунної системи: дуже часто – незначні реакції підвищеної чутливості (в основному шкірний висип); нечасто - виражені реакції підвищеної чутливості, що вимагають медикаментозної терапії (зниження АТ), ангіоневротичний набряк, респіраторний дистрес-синдром, генералізована кропив'янка, озноб, біль у спині, біль у грудях, тахікардія, біль у кінцівках, підвищене потовиділення та підвищення АТ; рідко - анафілактичні реакції, сплутаність свідомості; дуже рідко – анафілактичний шок. З боку обміну речовин: невідома частота – синдром лізису пухлини. З боку нервової системи: дуже часто – нейротоксичність, переважно периферична поліневропатія; рідко – периферична моторна нейропатія (що призводить до дистальної слабкості); дуже рідко – судомні напади типу grand mal, вегетативна невропатія, що призводить до паралітичної непрохідності кишечника та ортостатичної гіпотензії, енцефалопатія, судоми, запаморочення, атаксія, головний біль. З боку органу зору: дуже рідко – ураження зорового нерва та/або порушення зору ("миготлива скотома"), особливо у пацієнтів, які отримували дози вище, ніж рекомендовані; невідома частота - макулярний набряк, фотопсія, "плаваюче" помутніння склоподібного тіла. З боку органу слуху та лабіринтні порушення: дуже рідко – втрата слуху, шум у вухах, вертиго. З боку серцево-судинної системи: дуже часто – зниження АТ, "припливи"; часто – брадикардія; нечасто – інфаркт міокарда, AV-блокада, непритомність, кардіоміопатія, безсимптомна шлуночкова тахікардія, в т.ч. з бігемінією, тромбоз венозних судин, підвищення артеріального тиску, тромбофлебіт; рідко – серцева недостатність; дуже рідко – фібриляція шлуночків, суправентрикулярна тахікардія, шок; невідома частота – флебіт. З боку дихальної системи: рідко – дихальна недостатність, легенева емболія, фіброз легені, інтерстиційна пневмонія, задишка, плевральний випіт; дуже рідко – кашель. З боку травної системи: дуже часто – діарея, блювання, нудота, запалення слизової оболонки порожнини рота; рідко – кишкова непрохідність, перфорація кишечника, ішемічний коліт, панкреатит; дуже рідко – анорексія, тромбоз мезентеріальних артерій брижі, псевдомембранозний коліт, нейтропенічний коліт, асцит, езофагіт, запор, некроз печінки, печінкова енцефалопатія з летальним кінцем. З боку шкіри та підшкірних тканин: дуже часто – алопеція; нечасто - оборотні зміни шкіри та нігтів; рідко - свербіж шкіри, шкірний висип, еритема; дуже рідко – синдром Стівенса-Джонсона, епідермальний некроліз, багатоформна еритема, ексфоліативний дерматит, кропив'янка, оніхолізис (рекомендується наносити сонцезахисний крем на руки та ноги); невідома частота – склеродермія. З боку кістково-м'язової системи та сполучної тканини: дуже часто – артралгія, міалгія; невідома частота - системний червоний вовчак. Місцеві реакції: часто – реакції у місці введення (набряк, біль, еритема та ущільнення, в окремих випадках – крововилив, який може стати причиною запалення підшкірної клітковини, фіброзу шкіри та некрозу шкіри). Лабораторні дані: часто – виражене підвищення активності ACT, ЛФ; нечасто – підвищення концентрації білірубіну; рідко – підвищення концентрації креатиніну. Інші: рідко – пропасниця, зневоднення, астенія, периферичні набряки, загальне нездужання, підвищення температури тіла.Взаємодія з лікарськими засобамиПри терапії першої лінії раку яєчників паклітаксел слід застосовувати перед застосуванням цисплатину. Коли паклітаксел застосовується перед цисплатином, профіль без небезпеки застосування паклітакселу відповідає монотерапії паклітакселом. У разі, якщо паклітаксел застосовується після цисплатину, у пацієнтів спостерігається більш виражена мієлосупресія та на 25% знижується кліренс паклітакселу. У пацієнтів, які приймають комбінацію паклітаксел/цисплатин, ризик розвитку ниркової недостатності вищий у порівнянні з монотерапією цисплатином при лікуванні раку органів малого тазу у жінок. При лікуванні раку молочної залози комбінацією паклітаксел/доксорубіцин інфузію паклітакселу необхідно проводити через 24 години після введення доксорубіцину. У разі більш раннього введення паклітакселу може бути знижено виведення доксорубіцину та його активних метаболітів. Метаболізм паклітакселу каталізується, зокрема, ізоферментами CYP2C8 та CYP3A4 системи цитохрому Р450. Одночасне застосування потужних інгібіторів ізоферменту CYP3A4, наприклад, кетоконазолу, не перешкоджає виведенню паклітакселу у пацієнтів, тому немає необхідності проводити корекцію дози. Інші дані про потенційну лікарську взаємодію між паклітакселом та іншими інгібіторами ізоферменту CYP3A4 обмежені. Тому слід дотримуватися обережності при застосуванні паклітакселу одночасно з відомими інгібіторами ізоферментів CYP2C8 та CYP3A4 (наприклад, еритроміцин, флуоксетин, гемфіброзил) або індукторами ізоферментів CYP2C8 та CYP3П4A4 (наприклад, ефі, Одночасне застосування з циметидином, ранітидином, дексаметазоном або дифенгідраміном не впливає на зв'язування паклітакселу з білками плазми. Системний кліренс паклітакселу був значно нижчим при застосуванні з нелфінавіром та ритонавіром і не змінювався при застосуванні з індинавіром. Про взаємодію паклітакселу з іншими інгібіторами протеази інформації недостатньо. Тому слід бути обережним при застосуванні паклітакселу у пацієнтів, які приймають інгібітори протеази. Поліоксиетильована рицинова олія, що входить до складу паклітакселу, може викликати екстракцію ДЕГФ із пластифікованих ПВХ-контейнерів, причому ступінь вимивання ДЕГФ збільшується при збільшенні концентрації розчину та з часом.Спосіб застосування та дозиВ/в, інфузійно. При виборі режиму та доз у кожному індивідуальному випадку слід керуватися даними спеціальної літератури. Для попередження тяжких реакцій гіперчутливості всім пацієнтам необхідно провести премедикацію із застосуванням кортикостероїдів, антигістамінних препаратів та антагоністів H1- та Н2-гістамінових рецепторів. Рак яєчників Терапія першої лінії У дозі 175 мг/м2 у вигляді 3-годинної інфузії з подальшим введенням цисплатину кожні 3 тижні або в дозі 135 мг/м2 у вигляді 24-годинної інфузії з подальшим введенням цисплатину кожні 3 тижні. Терапія другої лінії Монотерапія: у дозі 175 мг/м2 у вигляді 3-годинної інфузії 1 раз на 3 тижні. Рак молочної залози: ад'ювантна терапія Після стандартного комбінованого лікування проводяться 4 курси терапії препаратом Паклітаксел-Тева у дозі 175 мг/м2 у вигляді 3-годинної інфузії кожні 3 тижні. Терапія першої лінії Монотерапія: у дозі 175 мг/м2 у вигляді 3-годинної інфузії кожні 3 тижні. У комбінації з доксорубіцином: через 24 години після введення доксорубіцину – у дозі 220 мг/м2 у вигляді 3-годинної інфузії кожні 3 тижні. У комбінації з трастузумабом: наступного дня після введення першої дози трастузумабу – у дозі 175 мг/м2 у вигляді 3-годинної інфузії кожні 3 тижні, при хорошій переносимості трастузумабу – відразу ж після введення наступних доз трастузумабу. Терапія другої лінії У дозі 175 мг/м2 у вигляді 3-годинної інфузії кожні 3 тижні. Недрібноклітинний рак легені У дозі 175 мг/м2 у вигляді 3-годинної інфузії з подальшим введенням цисплатину кожні 3 тижні або в дозі 135 мг/м2 у вигляді 24-годинної інфузії з подальшим введенням цисплатину кожні 3 тижні. Саркома Капоші у пацієнтів зі СНІДом Терапія другої лінії Рекомендована доза 135 мг/м2 у вигляді 3-годинної інфузії кожні 3 тижні або 100 мг/м2 у вигляді 3-годинної інфузії кожні 2 тижні. Залежно від вираженості імуносупресії у пацієнтів зі СНІДом рекомендується введення препарату Паклітаксел-Тева лише у випадку, якщо абсолютна кількість нейтрофілів (АКН) не менше 1000/мкл крові та кількість тромбоцитів не менше 75000/мкл крові. Пацієнтам з вираженою нейтропенією (АКН менше 500/мкл крові протягом 7 днів і більше) або з тяжкою формою периферичної поліневропатії або з мукозитом (III ступінь тяжкості або вище) при наступних курсах рекомендується зниження дози на 25% до 75 мг/м2. Необхідно розглянути можливість проведення мобілізації периферичних стовбурових клітин крові запровадженням гранулоцитарного колонієстимулюючого фактора. Дозування при лікуванні раку молочної залози, раку яєчників, недрібноклітинного раку легенів. Введення препарату Паклітаксел-Тева не слід повторювати доти, доки АКН не досягне принаймні 1500/мкл крові, а кількість тромбоцитів – 100000/мкл крові. Пацієнтам, у яких після введення препарату Паклітаксел-Тева спостерігалася виражена нейтропенія (АКН менше 500/мкл крові протягом 7 днів або більш тривалий час) або тяжка форма периферичної нейропатії, під час наступних курсів лікування дозу препарату Паклітаксел-Тева слід знизити на 20%. (при терапії недрібноклітинного раку легені та терапії першої лінії раку яєчників) або на 25% (при лікуванні раку молочної залози та раку яєчників). У пацієнтів із мукозитом (ІІ ступеня тяжкості або вище) рекомендується зниження дози на 25%. Пацієнти з порушенням функції печінки Пацієнтам із печінковою недостатністю та пов'язаним з нею підвищеним ризиком токсичності (зокрема мієлосупресія ІІІ–ІV ступеня) рекомендується корекція дози. Стан пацієнтів необхідно ретельно контролювати. Пацієнти з порушенням функції нирок Недостатньо даних про прояв токсичної дії препарату Паклітаксел-Тева у пацієнтів з порушенням функції нирок. Корекція дози не потрібна.ПередозуванняСимптоми: пригнічення функції кісткового мозку, периферична нейропатія, мукозити. Лікування: проведення симптоматичної терапії. Антидот до паклітакселу не відомий.Умови відпустки з аптекЗа рецептом
592,00 грн
252,00 грн
Склад, форма випуску та упаковкаКонцентрат для приготування розчину для інфузій - 1 мл: активна речовина: паклітаксел – 6 мг; допоміжні речовини: макроголу глицерилрицинилолеат - 527 мг; лимонна кислота безводна – 2 мг; етанол абсолютний – 396 мг (до 0,933 г, що еквівалентно 1 мл). Комплект №2 (ТОВ МЦ «Еллара» або ТОВ «Еллара») Концентрат для виготовлення розчину для інфузій, 6 мг/мл. У скляних флаконах із пробками із гуми бромбутилової, алюмінієвими ковпачками та захисною кришкою-вставкою з кольорового поліпропілену, 16,7 та 50 мл. Флакони вкриті прозорою плівкою із ПЕ. 1 фл. у картонній пачці. 1 картонна пачка, елементи пристрою до інфузійних систем та шприців для розведення та введення лікарських препаратів «Тевадаптор» (адаптер до флакона; адаптер до шприца; адаптер для введення шприца); інструкція із застосування пристрою у картонній коробці з ущільнювачем з гофрованого картону коробкового або без нього. Контроль першого розкриття картонної коробки – прозора наклейка овальної форми із зображенням логотипу TEVA.Опис лікарської формиКонцентрат для приготування розчину для інфузії у вигляді прозорого, безбарвного або злегка жовтуватого, в'язкого розчину.Фармакотерапевтична групаПротипухлинний.ФармакокінетикаВсмоктування При внутрішньовенному введенні протягом 3 годин у дозі 135 мг/м Cmax становить 2170 нг/мл, AUC - 7952 нг/год/мл; при введенні тієї ж дози протягом 24 год - 195 нг/мл та 6300 нг/ч/мл, відповідно. Cmax та AUC дозозалежні: при 3-годинних інфузіях збільшення дози до 175 мг/м2 призводить до підвищення цих параметрів на 68% та 89%, а при 24-годинному – на 87% та 26% відповідно. Розподіл Зв'язування з білками плазми – 88-98%. Час напіврозподілу з крові у тканині – 30 хв. Легко проникає та абсорбується тканинами, накопичується переважно у печінці, селезінці, підшлунковій залозі, шлунку, кишечнику, серці, м'язах. Метаболізм та виведення Метаболізується в печінці шляхом гідроксилювання за участю ізоферментів CYP2D8 (з утворенням метаболіту - 6-альфа-гідроксипаклітаксел) і CYP3A4 (з утворенням метаболітів 3-пара-гідроксипаклітаксел і 6-альфа, 3-пара-дигідроксипаклітаксел). Виводиться переважно із жовчю – 90%. При повторних інфузіях не кумулює. T1/2 та загальний кліренс варіабельні та залежать від дози та тривалості внутрішньовенного введення: 13.1-52.7 год та 12.2-23.8 л/год/м2 відповідно. Після внутрішньовенних інфузій (1-24 години) загальне виведення нирками становить 1,3-12,6% від дози (15-275 мг/м2), що вказує на наявність інтенсивного позаниркового кліренсу.ФармакодинамікаПротипухлинний препарат рослинного походження. Паклітаксел отримують напівсинтетичним шляхом із рослини Taxus Baccata. Механізм дії пов'язаний зі здатністю стимулювати "складання" мікротрубочок з димерних молекул тубуліна, стабілізувати їх структуру та гальмувати динамічну реорганізацію в інтерфазі, що порушує мітотичну функцію клітини.ІнструкціяРозчин для інфузій готують безпосередньо перед введенням, розводячи концентрат 0,9% розчином натрію хлориду, або 5% розчином декстрози, або 5% розчином декстрози в 0,9% розчині натрію хлориду для ін'єкцій, або 5% розчином декстрози в розчині Рінгера до кінцевої концентрації від 0,3 до 1,2 мг/мл. Приготовлені розчини можуть опалесцювати через присутню у складі лікарської форми основи-носія, причому після фільтрування опалесценція розчину зберігається. При приготуванні, зберіганні та введенні препарату Паклітаксел-Тева слід використовувати обладнання, яке не містить деталей із ПВХ. Пластифікатор діетилгексилфталат (ДЕГФ/DEHP), що міститься в пластифікованому ПВХ, може вивільнятися при дії макроголагліцерилрицинілелеату, який є допоміжним компонентом препарату. Препарат Паклітаксел-Тева слід вводити через систему з вбудованим мембранним фільтром (розмір часу не більше 0,22 мкн). Якщо нерозкриті флакони поміщаються в холодильник, може утворитися осад, який знову розчиняється при незначному перемішуванні (або без перемішування) після досягнення кімнатної температури. Якість продукту у своїй не погіршується. Якщо розчин залишається каламутним або наголошується на наявності нерозчинного осаду, флакон слід знищити.Показання до застосуванняРак яєчників терапія першої лінії у комбінації з цисплатином у пацієнтів з пізніми стадіями раку яєчників або залишковою пухлиною (більше 1 см) після хірургічного втручання; терапія другої лінії у пацієнтів з метастатичним раком яєчників у разі, якщо стандартна терапія препаратами платини є неефективною. Рак молочної залози ад'ювантна терапія у пацієнтів з метастазами у лімфатичних вузлах після терапії антрациклінами та циклофосфамідом (АЦ). Ад'ювантну терапію паклітакселом слід розглядати як альтернативу пролонгованої терапії АЦ; терапія першої лінії метастатичного раку молочної залози після рецидиву захворювання протягом 6 місяців після початку проведення ад'ювантної терапії з включенням препаратів антрациклінового ряду, за відсутності протипоказань для їх застосування; терапія першої лінії місцево-поширеного або метастатичного раку молочної залози в комбінації з препаратами антрациклінового ряду за відсутності протипоказань для їх застосування, або з трастузумабом у пацієнток з імуногістохімічно підтвердженим 2+ або 3+ рівнем експресії рецепторів 2 типу людського епідермального ) за наявності протипоказань до антрациклінів; терапія другої лінії (монотерапія) метастатичного раку молочної залози у разі неефективності стандартної терапії, що включає препарати антрациклінового ряду за відсутності протипоказань для їх застосування. Недрібноклітинний рак легені терапія першої лінії поширеного недрібноклітинного раку легені у комбінації з цисплатином у разі неможливості застосування хірургічного лікування та/або променевої терапії. Саркома Капоші у пацієнтів зі СНІДом терапія другої лінії прогресуючої саркоми Капоші у пацієнтів зі СНІДом після неефективної терапії ліпосомальними антрациклінами.Протипоказання до застосуванняпідвищена чутливість до паклітакселу або інших компонентів препарату, в т.ч. до поліоксіетильованої касторової олії (макроголу глицерилрицинилолеат); вихідне АКН менше 1500/мкл у пацієнтів із солідними пухлинами; вихідне (або зареєстроване в процесі лікування) АКН менше 1000/мкл у пацієнтів із саркомою Капоші; супутні тяжкі неконтрольовані інфекції у пацієнтів із саркомою Капоші; тяжке порушення функції печінки; вагітність; період лактації (грудного вигодовування); дитячий вік (безпека та ефективність не встановлені). З обережністю: пригнічення кістковомозкового кровотворення, тромбоцитопенія (менше 100 000/мкл), легке та помірне порушення функції печінки, гострі інфекційні захворювання (в т.ч. оперізувальний лишай, вітряна віспа, герпес), тяжкий перебіг ), аритмії.Вагітність та лактаціяПрепарат протипоказаний при вагітності та в період грудного вигодовування. Протипоказання: дитячий вік (безпека та ефективність не встановлені).Побічна діяЧастота та тяжкість побічних реакцій при монотерапії паклітакселом загалом схожі при застосуванні у пацієнтів з різними солідними пухлинами (рак яєчників, рак молочної залози, недрібноклітинний рак легені). Не виявлено залежності прояву токсичності паклітакселу від віку пацієнтів. Частота розвитку побічних ефектів класифікована згідно з рекомендаціями ВООЗ: дуже часто (не менше 10%), часто (не менше 1%, але менше 10%), нечасто (не менше 0.1%, але менше 1%), рідко (не менше 0.01%) , але менше 0.1%), дуже рідко, включаючи поодинокі випадки (менше 0.01%). Інфекційні захворювання: дуже часто - інфекції (в основному сечовивідних шляхів та верхніх дихальних шляхів), включаючи повідомлення про смерть; нечасто – септичний шок; рідко – сепсис, перитоніт, пневмонія. З системи кровотворення: часто - мієлосупресія, нейтропенія, анемія, тромбоцитопенія, лейкопенія, кровотеча; рідко – фебрильна нейтропенія; дуже рідко – гострий мієлобластний лейкоз, мієлодиспластичний синдром. Пригнічення функції кісткового мозку, головним чином гранулоцитарного паростка, було основним токсичним ефектом, що обмежує дозу препарату. Максимальне зниження АКН зазвичай спостерігається 8-11 день, нормалізація настає на 22 день. З боку імунної системи: дуже часто – незначні реакції підвищеної чутливості (в основному шкірний висип); нечасто - виражені реакції підвищеної чутливості, що вимагають медикаментозної терапії (зниження АТ), ангіоневротичний набряк, респіраторний дистрес-синдром, генералізована кропив'янка, озноб, біль у спині, біль у грудях, тахікардія, біль у кінцівках, підвищене потовиділення та підвищення АТ; рідко - анафілактичні реакції, сплутаність свідомості; дуже рідко – анафілактичний шок. З боку обміну речовин: невідома частота – синдром лізису пухлини. З боку нервової системи: дуже часто – нейротоксичність, переважно периферична поліневропатія; рідко – периферична моторна нейропатія (що призводить до дистальної слабкості); дуже рідко – судомні напади типу grand mal, вегетативна невропатія, що призводить до паралітичної непрохідності кишечника та ортостатичної гіпотензії, енцефалопатія, судоми, запаморочення, атаксія, головний біль. З боку органу зору: дуже рідко – ураження зорового нерва та/або порушення зору ("миготлива скотома"), особливо у пацієнтів, які отримували дози вище, ніж рекомендовані; невідома частота - макулярний набряк, фотопсія, "плаваюче" помутніння склоподібного тіла. З боку органу слуху та лабіринтні порушення: дуже рідко – втрата слуху, шум у вухах, вертиго. З боку серцево-судинної системи: дуже часто – зниження АТ, "припливи"; часто – брадикардія; нечасто – інфаркт міокарда, AV-блокада, непритомність, кардіоміопатія, безсимптомна шлуночкова тахікардія, в т.ч. з бігемінією, тромбоз венозних судин, підвищення артеріального тиску, тромбофлебіт; рідко – серцева недостатність; дуже рідко – фібриляція шлуночків, суправентрикулярна тахікардія, шок; невідома частота – флебіт. З боку дихальної системи: рідко – дихальна недостатність, легенева емболія, фіброз легені, інтерстиційна пневмонія, задишка, плевральний випіт; дуже рідко – кашель. З боку травної системи: дуже часто – діарея, блювання, нудота, запалення слизової оболонки порожнини рота; рідко – кишкова непрохідність, перфорація кишечника, ішемічний коліт, панкреатит; дуже рідко – анорексія, тромбоз мезентеріальних артерій брижі, псевдомембранозний коліт, нейтропенічний коліт, асцит, езофагіт, запор, некроз печінки, печінкова енцефалопатія з летальним кінцем. З боку шкіри та підшкірних тканин: дуже часто – алопеція; нечасто - оборотні зміни шкіри та нігтів; рідко - свербіж шкіри, шкірний висип, еритема; дуже рідко – синдром Стівенса-Джонсона, епідермальний некроліз, багатоформна еритема, ексфоліативний дерматит, кропив'янка, оніхолізис (рекомендується наносити сонцезахисний крем на руки та ноги); невідома частота – склеродермія. З боку кістково-м'язової системи та сполучної тканини: дуже часто – артралгія, міалгія; невідома частота - системний червоний вовчак. Місцеві реакції: часто – реакції у місці введення (набряк, біль, еритема та ущільнення, в окремих випадках – крововилив, який може стати причиною запалення підшкірної клітковини, фіброзу шкіри та некрозу шкіри). Лабораторні дані: часто – виражене підвищення активності ACT, ЛФ; нечасто – підвищення концентрації білірубіну; рідко – підвищення концентрації креатиніну. Інші: рідко – пропасниця, зневоднення, астенія, периферичні набряки, загальне нездужання, підвищення температури тіла.Взаємодія з лікарськими засобамиПри терапії першої лінії раку яєчників паклітаксел слід застосовувати перед застосуванням цисплатину. Коли паклітаксел застосовується перед цисплатином, профіль без небезпеки застосування паклітакселу відповідає монотерапії паклітакселом. У разі, якщо паклітаксел застосовується після цисплатину, у пацієнтів спостерігається більш виражена мієлосупресія та на 25% знижується кліренс паклітакселу. У пацієнтів, які приймають комбінацію паклітаксел/цисплатин, ризик розвитку ниркової недостатності вищий у порівнянні з монотерапією цисплатином при лікуванні раку органів малого тазу у жінок. При лікуванні раку молочної залози комбінацією паклітаксел/доксорубіцин інфузію паклітакселу необхідно проводити через 24 години після введення доксорубіцину. У разі більш раннього введення паклітакселу може бути знижено виведення доксорубіцину та його активних метаболітів. Метаболізм паклітакселу каталізується, зокрема, ізоферментами CYP2C8 та CYP3A4 системи цитохрому Р450. Одночасне застосування потужних інгібіторів ізоферменту CYP3A4, наприклад, кетоконазолу, не перешкоджає виведенню паклітакселу у пацієнтів, тому немає необхідності проводити корекцію дози. Інші дані про потенційну лікарську взаємодію між паклітакселом та іншими інгібіторами ізоферменту CYP3A4 обмежені. Тому слід дотримуватися обережності при застосуванні паклітакселу одночасно з відомими інгібіторами ізоферментів CYP2C8 та CYP3A4 (наприклад, еритроміцин, флуоксетин, гемфіброзил) або індукторами ізоферментів CYP2C8 та CYP3П4A4 (наприклад, ефі, Одночасне застосування з циметидином, ранітидином, дексаметазоном або дифенгідраміном не впливає на зв'язування паклітакселу з білками плазми. Системний кліренс паклітакселу був значно нижчим при застосуванні з нелфінавіром та ритонавіром і не змінювався при застосуванні з індинавіром. Про взаємодію паклітакселу з іншими інгібіторами протеази інформації недостатньо. Тому слід бути обережним при застосуванні паклітакселу у пацієнтів, які приймають інгібітори протеази. Поліоксиетильована рицинова олія, що входить до складу паклітакселу, може викликати екстракцію ДЕГФ із пластифікованих ПВХ-контейнерів, причому ступінь вимивання ДЕГФ збільшується при збільшенні концентрації розчину та з часом.Спосіб застосування та дозиВ/в, інфузійно. При виборі режиму та доз у кожному індивідуальному випадку слід керуватися даними спеціальної літератури. Для попередження тяжких реакцій гіперчутливості всім пацієнтам необхідно провести премедикацію із застосуванням кортикостероїдів, антигістамінних препаратів та антагоністів H1- та Н2-гістамінових рецепторів. Рак яєчників Терапія першої лінії У дозі 175 мг/м2 у вигляді 3-годинної інфузії з подальшим введенням цисплатину кожні 3 тижні або в дозі 135 мг/м2 у вигляді 24-годинної інфузії з подальшим введенням цисплатину кожні 3 тижні. Терапія другої лінії Монотерапія: у дозі 175 мг/м2 у вигляді 3-годинної інфузії 1 раз на 3 тижні. Рак молочної залози: ад'ювантна терапія Після стандартного комбінованого лікування проводяться 4 курси терапії препаратом Паклітаксел-Тева у дозі 175 мг/м2 у вигляді 3-годинної інфузії кожні 3 тижні. Терапія першої лінії Монотерапія: у дозі 175 мг/м2 у вигляді 3-годинної інфузії кожні 3 тижні. У комбінації з доксорубіцином: через 24 години після введення доксорубіцину – у дозі 220 мг/м2 у вигляді 3-годинної інфузії кожні 3 тижні. У комбінації з трастузумабом: наступного дня після введення першої дози трастузумабу – у дозі 175 мг/м2 у вигляді 3-годинної інфузії кожні 3 тижні, при хорошій переносимості трастузумабу – відразу ж після введення наступних доз трастузумабу. Терапія другої лінії У дозі 175 мг/м2 у вигляді 3-годинної інфузії кожні 3 тижні. Недрібноклітинний рак легені У дозі 175 мг/м2 у вигляді 3-годинної інфузії з подальшим введенням цисплатину кожні 3 тижні або в дозі 135 мг/м2 у вигляді 24-годинної інфузії з подальшим введенням цисплатину кожні 3 тижні. Саркома Капоші у пацієнтів зі СНІДом Терапія другої лінії Рекомендована доза 135 мг/м2 у вигляді 3-годинної інфузії кожні 3 тижні або 100 мг/м2 у вигляді 3-годинної інфузії кожні 2 тижні. Залежно від вираженості імуносупресії у пацієнтів зі СНІДом рекомендується введення препарату Паклітаксел-Тева лише у випадку, якщо абсолютна кількість нейтрофілів (АКН) не менше 1000/мкл крові та кількість тромбоцитів не менше 75000/мкл крові. Пацієнтам з вираженою нейтропенією (АКН менше 500/мкл крові протягом 7 днів і більше) або з тяжкою формою периферичної поліневропатії або з мукозитом (III ступінь тяжкості або вище) при наступних курсах рекомендується зниження дози на 25% до 75 мг/м2. Необхідно розглянути можливість проведення мобілізації периферичних стовбурових клітин крові запровадженням гранулоцитарного колонієстимулюючого фактора. Дозування при лікуванні раку молочної залози, раку яєчників, недрібноклітинного раку легенів. Введення препарату Паклітаксел-Тева не слід повторювати доти, доки АКН не досягне принаймні 1500/мкл крові, а кількість тромбоцитів – 100000/мкл крові. Пацієнтам, у яких після введення препарату Паклітаксел-Тева спостерігалася виражена нейтропенія (АКН менше 500/мкл крові протягом 7 днів або більш тривалий час) або тяжка форма периферичної нейропатії, під час наступних курсів лікування дозу препарату Паклітаксел-Тева слід знизити на 20%. (при терапії недрібноклітинного раку легені та терапії першої лінії раку яєчників) або на 25% (при лікуванні раку молочної залози та раку яєчників). У пацієнтів із мукозитом (ІІ ступеня тяжкості або вище) рекомендується зниження дози на 25%. Пацієнти з порушенням функції печінки Пацієнтам із печінковою недостатністю та пов'язаним з нею підвищеним ризиком токсичності (зокрема мієлосупресія ІІІ–ІV ступеня) рекомендується корекція дози. Стан пацієнтів необхідно ретельно контролювати. Пацієнти з порушенням функції нирок Недостатньо даних про прояв токсичної дії препарату Паклітаксел-Тева у пацієнтів з порушенням функції нирок. Корекція дози не потрібна.ПередозуванняСимптоми: пригнічення функції кісткового мозку, периферична нейропатія, мукозити. Лікування: проведення симптоматичної терапії. Антидот до паклітакселу не відомий.Умови відпустки з аптекЗа рецептомВідео на цю тему
1 503,00 грн
275,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
613,00 грн
574,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептом. . .
1 322,00 грн
1 283,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептом. . .
30 669,00 грн
498,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
30 672,00 грн
459,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
19 523,00 грн
19 490,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
4 090,00 грн
4 059,00 грн
Склад, форма випуску та упаковкаЛіофілізат - 1 фл. Активна речовина: пеметрекседу динатрію геміпентагідрат 121.4 мг, що відповідає вмісту пеметрекседу 100 мг. Допоміжні речовини: манітол - 106.4 мг, хлористоводнева кислота або натрію гідроксид (10% розчин, для підтримки рівня pH) - до pH 7.0. 100 мг – Флакони безбарвного скла (тип I) (1) – пачки картонні.Опис лікарської формиЛіофілізат для приготування розчину для інфузії у вигляді пористої маси від білого до білого з жовтуватим відтінком кольору.Фармакотерапевтична групаПротипухлинний засіб, антиметаболіт. Є антифолатом, інгібує тимідилат-синтетазу (TC), дигідрофолат-редуктазу (ДГФР), гліцинамід-рибонуклеотид-формілтрансферазу (ГАРФТ) – ключові фолат-залежні ферменти при біосинтезі тимідинових та пуринових нуклеотів. Пеметрексед надходить у клітини за допомогою переносника відновлених фолатів та білкових фолат-зв'язувальних транспортних систем. Вступаючи в клітину, пеметрексед швидко і ефективно перетворюється на поліглутаматні форми за допомогою ферменту фоліл-поліглутамат-синтетази. Поліглутаматні форми затримуються в клітинах і є потужнішими інгібіторами ТС, ГАРФТ. Поліглутамація - це процес, залежний від часу та концентрації, який зустрічається в пухлинних клітинах і, меншою мірою, у нормальних тканинах. У поліглутамованих метаболітів збільшений T1/2,внаслідок цього збільшується тривалість дії препарату на пухлинні клітини. При комбінованому застосуванні пеметрекседу та цисплатину у дослідженнях in vitro спостерігався синергізм протипухлинної дії.ФармакокінетикаУ рівноважному стані Vd пеметрекседу складає 16.1 л. Зв'язування із білками плазми – близько 81%. Пеметрексед обмежено піддається метаболізму печінки. У перші 24 години після введення 70-90% виводиться нирками в незміненому вигляді. Загальний плазмовий кліренс пеметрекседу становить 92 мл/хв, T1/2 із плазми становить 3.5 год у пацієнтів з нормальною функцією нирок. При нирковій недостатності тяжкого ступеня зв'язування з білками плазми не змінюється.Клінічна фармакологіяПротипухлинний препарат. Антиметаболіт.Показання до застосуванняМісцево-поширений або метастатичний неклітинний (несквамозний), недрібноклітинний рак легені - у комбінації з цисплатином як перша лінія терапії. Місцево-поширений або метастатичний неклітинний (несквамозний), недрібноклітинний рак легені без прогресування захворювання після чотирьох циклів першої лінії хіміотерапії на основі препаратів платини - для підтримуючої терапії. Місцево-поширений або метастатичний, неплоскоклітинний, недрібноклітинний рак легені - як монотерапія для терапії другої лінії. Лікування злоякісної мезотеліоми плеври у пацієнтів, які раніше не отримували хіміотерапію, з неоперабельною пухлиною або за наявності протипоказань до хірургічної операції.Протипоказання до застосуванняВагітність, лактація, підвищена чутливість до пеметрекседу. Пеметрексед не призначений для терапії пацієнтів з плоскоклітинним недрібноклітинним раком легені.Вагітність та лактаціяЗастосування при вагітності та в період лактації (грудного вигодовування) протипоказане. Застосування у дітей Пеметрексед не рекомендується використовувати у педіатрії, т.к. безпека та ефективність застосування у дітей не встановлена.Побічна діяЗ боку системи кровотворення: дуже часто – лейкопенія, нейтропенія, анемія; часто – тромбоцитопенія. З боку травної системи: дуже часто – нудота, блювання, анорексія, стоматит/фарингіт, діарея, підвищення рівня АЛТ та АСТ; часто – запори, біль у животі. Дерматологічні реакції: дуже часто - висипання/лущення; часто - свербіж шкіри, алопеція; рідко – багатоформна еритема. З боку периферичної нервової системи: часто – сенсорна чи моторна невропатія. З боку сечовидільної системи: часто – підвищення рівня креатиніну. З боку серцево-судинної системи: рідко – суправентрикулярна тахікардія. Інші: дуже часто – підвищена стомлюваність; часто - гарячка, фебрильна нейтропенія, алергічні реакції та приєднання вторинних інфекцій без нейтропенії.Взаємодія з лікарськими засобамиСпільне застосування з нефротоксичними препаратами та/або нирковими речовинами може знизити кліренс пеметрекседу. Результати досліджень in vitro свідчать, що пеметрексед мінімально взаємодіє з препаратами, які метаболізуються CYP3A, CYP2D6, CYP2C9, CYP1A2. Фармакокінетика пеметрекседу не змінюється при застосуванні фолієвої кислоти внутрішньо, вітаміну В12 в/м та при комбінованому застосуванні з цисплатином. Загальний кліренс платини не порушується під час застосування пеметрекседу. Пеметрексед можна застосовувати разом з ібупрофеном (по 400 мг 4 рази на добу) у хворих з нормальною функцією нирок (КК 80 мл/хв). При призначенні ібупрофену разом з пеметрекседом у хворих з нирковою недостатністю легкого або середнього ступеня тяжкості (КК 45-79 мл/хв) необхідно бути обережним. У пацієнтів з нирковою недостатністю легкого та середнього ступеня тяжкості не рекомендується застосування НПЗЗ з коротким T1/2 протягом 2 днів перед застосуванням пеметрекседу, в день застосування та протягом 2 днів після застосування. Зважаючи на відсутність даних про можливу взаємодію між пеметрекседом і НПЗЗ з великим T1/2, усі пацієнти, які отримують НПЗЗ, повинні перервати їх застосування мінімум за 5 днів до прийому пеметрекседу, в день прийому та протягом 2 днів після прийому. Якщо потрібне спільне призначення НПЗЗ, пацієнтам потрібен суворий моніторинг токсичності, особливо мієлосупресії та токсичності з боку шлунково-кишкового тракту. Пеметрексед несумісний із розчином Рінгера лактату та розчином Рінгера. Спільне застосування пеметрекседу з іншими препаратами та розчинами не досліджено і тому не рекомендується.Спосіб застосування та дозиВводять внутрішньовенно у вигляді інфузії. Режим дозування індивідуальний, залежно від показань, схеми лікування, функції печінки.Запобіжні заходи та особливі вказівкиПеред кожним введенням пеметрекседу необхідно проводити загальний аналіз крові з підрахунком лейкоцитарної формули та кількості тромбоцитів. Для оцінки функції нирок та печінки необхідно періодично проводити біохімічний аналіз крові. Перед початком застосування абсолютна кількість нейтрофілів становитиме ≥1500/мкл, тромбоцитів ≥100 000/мкл. Призначення фолієвої кислоти та вітаміну В12 знижує токсичність пеметрекседу та необхідність зменшення дози при гематологічній та негематологічній токсичності 3-4 ступеня, в т.ч. нейтропенії, фебрильної нейтропенії та інфекції з нейтропенією 3-4 ступеня. Хворим з клінічними проявами асциту та плевриту необхідно дренування випоту перед початком застосування пеметрекседу, тому що вплив цих станів на дію пеметрекседу не відомий. Пеметрексед не рекомендується використовувати у педіатрії, т.к. безпека та ефективність застосування у дітей не встановлена.Умови відпустки з аптекЗа рецептомВідео на цю тему
15 422,00 грн
15 378,00 грн
Склад, форма випуску та упаковкаЛіофілізат - 1 фл. Активна речовина: пеметрекседу динатрію геміпентагідрат 121.4 мг, що відповідає вмісту пеметрекседу 100 мг. Допоміжні речовини: манітол - 106.4 мг, хлористоводнева кислота або натрію гідроксид (10% розчин, для підтримки рівня pH) - до pH 7.0. 500 мг - Флакони безбарвного скла (тип I) (1) - пачки картонні.Опис лікарської формиЛіофілізат для приготування розчину для інфузії у вигляді пористої маси від білого до білого з жовтуватим відтінком кольору.Фармакотерапевтична групаПротипухлинний засіб, антиметаболіт. Є антифолатом, інгібує тимідилат-синтетазу (TC), дигідрофолат-редуктазу (ДГФР), гліцинамід-рибонуклеотид-формілтрансферазу (ГАРФТ) – ключові фолат-залежні ферменти при біосинтезі тимідинових та пуринових нуклеотів. Пеметрексед надходить у клітини за допомогою переносника відновлених фолатів та білкових фолат-зв'язувальних транспортних систем. Вступаючи в клітину, пеметрексед швидко і ефективно перетворюється на поліглутаматні форми за допомогою ферменту фоліл-поліглутамат-синтетази. Поліглутаматні форми затримуються в клітинах і є потужнішими інгібіторами ТС, ГАРФТ. Поліглутамація - це процес, залежний від часу та концентрації, який зустрічається в пухлинних клітинах і, меншою мірою, у нормальних тканинах. У поліглутамованих метаболітів збільшений T1/2,внаслідок цього збільшується тривалість дії препарату на пухлинні клітини. При комбінованому застосуванні пеметрекседу та цисплатину у дослідженнях in vitro спостерігався синергізм протипухлинної дії.ФармакокінетикаУ рівноважному стані Vd пеметрекседу складає 16.1 л. Зв'язування із білками плазми – близько 81%. Пеметрексед обмежено піддається метаболізму печінки. У перші 24 години після введення 70-90% виводиться нирками в незміненому вигляді. Загальний плазмовий кліренс пеметрекседу становить 92 мл/хв, T1/2 із плазми становить 3.5 год у пацієнтів з нормальною функцією нирок. При нирковій недостатності тяжкого ступеня зв'язування з білками плазми не змінюється.Клінічна фармакологіяПротипухлинний препарат. Антиметаболіт.Показання до застосуванняМісцево-поширений або метастатичний неклітинний (несквамозний), недрібноклітинний рак легені - у комбінації з цисплатином як перша лінія терапії. Місцево-поширений або метастатичний неклітинний (несквамозний), недрібноклітинний рак легені без прогресування захворювання після чотирьох циклів першої лінії хіміотерапії на основі препаратів платини - для підтримуючої терапії. Місцево-поширений або метастатичний, неплоскоклітинний, недрібноклітинний рак легені - як монотерапія для терапії другої лінії. Лікування злоякісної мезотеліоми плеври у пацієнтів, які раніше не отримували хіміотерапію, з неоперабельною пухлиною або за наявності протипоказань до хірургічної операції.Протипоказання до застосуванняВагітність, лактація, підвищена чутливість до пеметрекседу. Пеметрексед не призначений для терапії пацієнтів з плоскоклітинним недрібноклітинним раком легені.Вагітність та лактаціяЗастосування при вагітності та в період лактації (грудного вигодовування) протипоказане. Застосування у дітей Пеметрексед не рекомендується використовувати у педіатрії, т.к. безпека та ефективність застосування у дітей не встановлена.Побічна діяЗ боку системи кровотворення: дуже часто – лейкопенія, нейтропенія, анемія; часто – тромбоцитопенія. З боку травної системи: дуже часто – нудота, блювання, анорексія, стоматит/фарингіт, діарея, підвищення рівня АЛТ та АСТ; часто – запори, біль у животі. Дерматологічні реакції: дуже часто - висипання/лущення; часто - свербіж шкіри, алопеція; рідко – багатоформна еритема. З боку периферичної нервової системи: часто – сенсорна чи моторна невропатія. З боку сечовидільної системи: часто – підвищення рівня креатиніну. З боку серцево-судинної системи: рідко – суправентрикулярна тахікардія. Інші: дуже часто – підвищена стомлюваність; часто - гарячка, фебрильна нейтропенія, алергічні реакції та приєднання вторинних інфекцій без нейтропенії.Взаємодія з лікарськими засобамиСпільне застосування з нефротоксичними препаратами та/або нирковими речовинами може знизити кліренс пеметрекседу. Результати досліджень in vitro свідчать, що пеметрексед мінімально взаємодіє з препаратами, які метаболізуються CYP3A, CYP2D6, CYP2C9, CYP1A2. Фармакокінетика пеметрекседу не змінюється при застосуванні фолієвої кислоти внутрішньо, вітаміну В12 в/м та при комбінованому застосуванні з цисплатином. Загальний кліренс платини не порушується під час застосування пеметрекседу. Пеметрексед можна застосовувати разом з ібупрофеном (по 400 мг 4 рази на добу) у хворих з нормальною функцією нирок (КК 80 мл/хв). При призначенні ібупрофену разом з пеметрекседом у хворих з нирковою недостатністю легкого або середнього ступеня тяжкості (КК 45-79 мл/хв) необхідно бути обережним. У пацієнтів з нирковою недостатністю легкого та середнього ступеня тяжкості не рекомендується застосування НПЗЗ з коротким T1/2 протягом 2 днів перед застосуванням пеметрекседу, в день застосування та протягом 2 днів після застосування. Зважаючи на відсутність даних про можливу взаємодію між пеметрекседом і НПЗЗ з великим T1/2, усі пацієнти, які отримують НПЗЗ, повинні перервати їх застосування мінімум за 5 днів до прийому пеметрекседу, в день прийому та протягом 2 днів після прийому. Якщо потрібне спільне призначення НПЗЗ, пацієнтам потрібен суворий моніторинг токсичності, особливо мієлосупресії та токсичності з боку шлунково-кишкового тракту. Пеметрексед несумісний із розчином Рінгера лактату та розчином Рінгера. Спільне застосування пеметрекседу з іншими препаратами та розчинами не досліджено і тому не рекомендується.Спосіб застосування та дозиВводять внутрішньовенно у вигляді інфузії. Режим дозування індивідуальний, залежно від показань, схеми лікування, функції печінки.Запобіжні заходи та особливі вказівкиПеред кожним введенням пеметрекседу необхідно проводити загальний аналіз крові з підрахунком лейкоцитарної формули та кількості тромбоцитів. Для оцінки функції нирок та печінки необхідно періодично проводити біохімічний аналіз крові. Перед початком застосування абсолютна кількість нейтрофілів становитиме ≥1500/мкл, тромбоцитів ≥100 000/мкл. Призначення фолієвої кислоти та вітаміну В12 знижує токсичність пеметрекседу та необхідність зменшення дози при гематологічній та негематологічній токсичності 3-4 ступеня, в т.ч. нейтропенії, фебрильної нейтропенії та інфекції з нейтропенією 3-4 ступеня. Хворим з клінічними проявами асциту та плевриту необхідно дренування випоту перед початком застосування пеметрекседу, тому що вплив цих станів на дію пеметрекседу не відомий. Пеметрексед не рекомендується використовувати у педіатрії, т.к. безпека та ефективність застосування у дітей не встановлена.Умови відпустки з аптекЗа рецептомВідео на цю тему
10 105,00 грн
153,00 грн
Склад, форма випуску та упаковкаЛіофілізат - 1 фл. Активна речовина: оксаліплатин 100мг. Допоміжні речовини: лактози моногідрат – 900 мг. Флакони скляні (1) - картонні пачки.Опис лікарської формиЛіофілізат для приготування розчину для інфузій; білого або майже білого кольору спресована або пориста маса, або шматочки.Фармакотерапевтична групаПротипухлинний препарат, що відноситься до групи алкілуючих засобів, є похідним платини, в якому атом платини утворює комплекс з оксалатом та 1,2-діаміноциклогeксаном. Плаксат має широкий спектр цитотоксичної дії. Виявляє активність in vitro та in vivo на різних моделях пухлин, стійких до цисплатину. У комбінації з 5-фторурацилом спостерігається синергізм цитотоксичної дії. Вивчення механізму дії оксаліплатину підтверджує гіпотезу про те, що похідні оксаліплатину, взаємодіючи з ДНК шляхом утворення між- та внутрішньотяжових містків пригнічують синтез ДНК, що призводить до цитотоксичності та визначає протипухлинний ефект.ФармакокінетикаРозподіл та метаболізм In vivo оксаліплатин піддається активній біотрансформації і не визначається в плазмі вже до кінця 2-годинного введення препарату в дозі 85 мг/м2, при цьому 5% введеної платини знаходиться в крові, а решта 85% швидко розподіляється по тканинах або виводиться із сечею. Платина зв'язується з альбуміном плазми та виводиться із сечею протягом перших 48 год. Виведення До 5 дня близько 54% усієї дози виявляється в сечі і менше 3% - у калі. Фармакокінетика в особливих клінічних випадках При нирковій недостатності спостерігається значне зниження кліренсу оксаліплатину з 17,6±2,18 л/год до 9,95±1,91 л/год. Вплив тяжкої ниркової недостатності на кліренс платини не вивчений.Клінічна фармакологіяПротипухлинний препарат.Показання до застосуванняДисемінований колоректальний рак (як монотерапія або у складі комбінованої терапії у поєднанні з фторпіримідинами).Протипоказання до застосуванняМієлосупресія (число нейтрофілів <2000/мкл та/або тромбоцитів <100 000/мкл) до початку першого курсу лікування; периферична сенсорна невропатія з функціональними порушеннями на початок першого курсу лікування; виражене порушення функції нирок (КК менше 30 мл/хв); вагітність; період лактації (грудне вигодовування); - підвищена чутливість до компонентів препарату.Вагітність та лактаціяПрепарат протипоказаний до застосування при вагітності та в період лактації (грудного вигодовування). Жінки та чоловіки дітородного віку на фоні застосування препарату мають використовувати надійні методи контрацепції.Побічна діяЧастота побічних реакцій представлена відповідно до наступної градації: дуже часто (>10%), часто (>1%, ≤ 10%); іноді (>0.1%, ≤ 1%); рідко (>0.01%, ≤ 0.1%); дуже рідко (≤ 0.01%), включаючи окремі повідомлення. З боку системи кровотворення: дуже часто - анемія, лейкопенія, нейтропенія, тромбоцитопенія, лімфопенія; часто – фебрильна нейтропенія (включаючи 3-4 ступінь), сепсис на фоні нейтропенії; рідко – гемолітична анемія, імунна тромбоцитопенія. З боку травної системи: дуже часто - нудота, блювання, діарея, стоматит, мукозит, болі в області шлунка, запор, втрата апетиту; часто - диспепсія, гастроезофагеальний рефлюкс, гикавка; іноді – кишкова непрохідність; рідко – коліт, включаючи випадки псевдомембранозного коліту. З боку ЦНС і периферичної нервової системи: дуже часто - периферична нейросенсорна невропатія, порушення чутливості, головний біль, астенія; часто – запаморочення, менінгізм, депресія, безсоння; іноді – підвищена нервозність; рідко – дизартрія. Нейротоксичність є побічним ефектом, що обмежує дозу. Часто симптоми сенсорної невропатії провокуються холодом. Тривалість цих симптомів, які зазвичай купіруються у проміжку між курсами, збільшується залежно від сумарної дози оксаліплатину. Функціональні порушення, які виражаються складністю виконання точних рухів, є можливими наслідками сенсорного ушкодження. Ризик функціональних порушень для сумарної дози близько 850 мг/м2; (10 циклів) становить близько 10%, досягаючи 20% у разі сумарної дози 1020 мг/м2; (12 циклів). У більшості випадків неврологічні симптоми покращуються або зовсім минають після припинення лікування. Однак у 3% хворих через 3 роки після закінчення лікування спостерігалися або стійкі локалізовані парестезії помірної інтенсивності (2.3%) або парестезії,що впливають функціональну активність (0.5%). На фоні лікування оксаліплатином відмічені гострі нейросенсорні прояви, які зазвичай виникали протягом кількох годин після введення препарату та найчастіше провокувалися холодом. Вони характеризувались минущою парестезією, дизестезією або гіпестезією, рідко (1-2%) гострим синдромом гортанно-глоточної дизестезії. Останній виявлявся суб'єктивним почуттям дисфагії та задишки без об'єктивних ознак респіраторного дистрес-синдрому (ціаноза чи гіпоксії), або ж спазмом гортані чи бронхоспазмом (без стридору чи свистячого дихання). Також спостерігалися такі явища, як спазм щелепи, дизестезія язика, дизартрія та відчуття тиску у грудній клітці. Зазвичай ці симптоми швидко купувалися як без застосування медикаментозної терапії, так і при введенні антигістамінних та бронхорозширювальних засобів.Збільшення часу інфузії при наступних циклах терапії оксаліплатином дозволяють зменшити частоту цього синдрому. З боку кістково-м'язової. системи: дуже часто - болі в спині; часто – артралгія, біль у кістках. З боку дихальної системи: дуже часто - кашель, задишка; часто – риніт, інфекції верхніх дихальних шляхів; рідко – фіброз легень. З боку серцево-судинної системи: часто - болі за грудиною, тромбофлебіт глибоких вен, тромбоемболія легеневих артерій. З боку сечовидільної системи: часто - гематурія, дизурія. Дерматологічні реакції: дуже часто - алопеція, шкірні висипання; часто – лущення шкіри долонь та стоп, еритематозні висипання, підвищена пітливість, порушення з боку нігтів. З боку органів чуття: часто - кон'юнктивіт, порушення зору; рідко – транзиторне зниження гостроти зору, випадання полів зору, зниження слуху, неврит слухового нерва. Алергічні реакції:; часто; -; висип (особливо кропив'янка), кон'юнктивіт або риніт; рідко (при застосуванні як монотерапія) або часто (у комбінації з 5-фторурацилом +/- кальцію фолінат) – бронхоспазм, ангіоневротичний набряк, артеріальна гіпотензія та анафілактичний шок. Місцеві реакції: ;при екстравазації препарату - біль та запальні реакції у місці введення. З боку лабораторних показників: дуже часто - підвищення рівня ЛФ, підвищення активності печінкових ферментів, вмісту білірубіну, ЛДГ, гіпокаліємія, порушення вмісту натрію і глюкози в сироватці крові; Часто – підвищення рівня креатиніну. Інші: дуже часто - підвищення температури тіла, підвищена втома, підвищення маси тіла, порушення смаку.Взаємодія з лікарськими засобамиСуттєвої зміни зв'язування оксаліплатину з білками плазми при одночасному застосуванні з еритроміцином, саліцилатами, гранісетроном, паклітакселом, натрію вальпроатом не спостерігалося. Фармацевтична взаємодія Препарат несумісний з 0.9% розчином хлориду натрію та іншими сольовими (лужними) розчинами або розчинами, що містять хлориди. При взаємодії з алюмінієм можливе утворення осаду та зниження активності оксаліплатину.Спосіб застосування та дозиПлаксат застосовуються тільки у дорослих. Препарат вводять внутрішньовенно краплинно у вигляді 2-6 інфузій тривалістю 1 год. Гіпергідратації при застосуванні Плаксату не потрібно. Якщо препарат застосовують у комбінації з 5-фторурацилом, то вливання Плаксату має передувати введенню 5-фторурацилу. Рекомендована доза Плаксату становить 85 мг/м2; 1 раз на 2 тижні як монотерапія або в комбінації з 5-фторурацилом. Повторне введення Плаксату проводять тільки при кількості нейтрофілів > 1500/мкл та тромбоцитів > 50 000/мкл. Рекомендації щодо корекції дози режиму введення Плаксата У разі гематологічних порушень (кількість нейтрофілів < 1500/мкл та/або тромбоцитів < 50 000/мкл) призначення наступного курсу відкладають до відновлення лабораторних показників. При розвитку діареї 4 ступеня токсичності (за шкалою ВООЗ), нейтропенії 3-4 ступеня (кількість нейтрофілів <1000/мкл), тромбоцитопенії 3-4 ступеня (кількість тромбоцитів < 50 000/мкл) дозу Плаксату при наступних введеннях 5 мг /м2 ;до 65 мг/м2 ;на додаток до звичайного зниження дози 5-фторурацилу у разі комбінованої терапії. Пацієнтам, у яких протягом інфузії або протягом декількох годин після 2-годинної інфузії розвивається гостра гортанно-глоточна парестезія, наступну інфузію Плаксата слід проводити протягом 6 год. Рекомендації щодо корекції дози Плаксату при розвитку нейротоксичності: при симптомах нейротоксичності, що супроводжуються болем тривалістю більш ніж 7 днів, або при парестезії без функціональних порушень, що зберігається до наступного циклу, подальшу дозу Плаксату слід зменшити на 25%; при парестезії з функціональними порушеннями, що зберігається до наступного циклу, Плаксат слід відмінити; при зменшенні симптомів нейротоксичності після відміни Плаксату можна розглянути питання про відновлення лікування. При розвитку стоматиту та/або мукозитів 2 і більше ступенів токсичності лікування Плаксатом слід призупинити до їх усунення або зниження проявів токсичності до 1 ступеня. Даних щодо застосування препарату у пацієнтів з важкими порушеннями функції нирок немає. У зв'язку з обмеженістю даних щодо безпеки та переносимості препарату у пацієнтів з помірними порушеннями функції нирок перед застосуванням Плаксату слід визначити співвідношення користь/ризик для пацієнта. Терапія цієї категорії хворих може бути розпочата з рекомендованої дози під ретельним контролем функції нирок. При легкому ступені порушення функції нирок корекція дози Плаксату не потрібна. У пацієнтів зі слабким або помірним ступенем печінкової недостатності корекції дози не потрібно. Даних щодо застосування Плаксату у хворих на важкі порушення функції печінки немає. Профіль безпеки Плаксата як засоби монотерапії або при комбінації з 5-фторурацилом у пацієнтів похилого віку (старше 65 років) аналогічний тому, що спостерігається у пацієнтів до 65 років. Правила приготування інфузійного розчину Під час приготування та введення Плаксату не можна використовувати голки та інше обладнання, що містять алюміній. Не розчиняти і не розбавляти препарат 0.9% розчином хлориду натрію і не змішувати з іншими сольовими (лужними) розчинами або розчинами, що містять хлориди. Для розчинення ліофілізату слід використовувати воду для ін'єкцій або 5% розчин декстрози. При цьому флакон, що містить 50 мг препарату Плаксат додають 10 мл розчинника, а у флакон, що містить 100 мг - 20 мл для отримання розчину в концентрації 5 мг/мл. Безпосередньо після розчинення ліофілізату слід розпочати приготування розчину для інфузій. Для приготування інфузійного розчину розчинений препарат Плаксат розбавляють 250-500 мл 5% розчину декстрози для отримання концентрації не менше 0.2 мг/мл. Інфузійний розчин для інфузій рекомендується використовувати одразу після приготування; його стабільність зберігається протягом 24 год при температурі від 2° до 8°C; Розчин із ознаками випадання осаду підлягає знищенню. Використовувати можна лише прозорий розчин. Розчин оксаліплатину не слід змішувати в одній і тій же інфузійній системі з іншими препаратами, особливо з 5-фторурацилом та кальцієм фолінатом. Препарат не можна вводити нерозбавленим.ПередозуванняСимптоми: очікується більш вираженого прояви побічних ефектів. Лікування: рекомендується ретельне спостереження за гематологічними показниками, проведення симптоматичної терапії. Специфічного антидоту немає.Запобіжні заходи та особливі вказівкиПлаксат слід застосовувати лише у спеціалізованих відділеннях онкології та під наглядом кваліфікованого лікаря-онколога. Постійний контроль токсичних ефектів при лікуванні Плаксатом є обов'язковим. Регулярно (1 раз/тиж.), а також перед кожним введенням Плаксату слід проводити аналіз формених елементів периферичної крові та контроль показників функції нирок та печінки. Перед початком кожного циклу лікування препаратом Плаксат слід проводити неврологічне обстеження з метою виявлення ознак нейротоксичності. Хворих слід проінформувати про можливість стійких симптомів периферичної сенсорної нейропатії після закінчення курсу лікування. Локалізовані помірні парестезії з функціональними порушеннями можуть тривати до 3 років після закінчення лікування за схемою ад'ювантної терапії. При появі респіраторних симптомів (сухий кашель, диспное, хрипи або виявлення легеневих інфільтратів при рентгенологічному дослідженні) лікування Плаксатом слід призупинити до виключення інтерстиціального пневмоніту. Такі симптоми як дегідратація, паралітичний ілеус, непрохідність кишечника, гіпокаліємія, метаболічний ацидоз та ниркова недостатність можуть бути обумовлені вираженою діареєю або блюванням, особливо при застосуванні Плаксату у комбінації з 5-фторурацилом. Хворих з алергічними реакціями на інші сполуки платини в анамнезі слід контролювати наявність алергічних симптомів. У разі реакції на Плаксат, подібної до анафілактичної, інфузію слід негайно перервати та призначити відповідне симптоматичне лікування. Подальше застосування Плаксату у разі розвитку алергічних реакцій протипоказане. У разі екстравазації інфузію слід негайно припинити та розпочати місцеве симптоматичне лікування. Дозу препарату, що залишилася, слід ввести в іншу вену. При використанні Плаксату слід дотримуватися запобіжних заходів, прийнятих для застосування цитотоксичних препаратів. При попаданні ліофілізату або розчину препарату Плаксат на шкіру або слизові оболонки їх слід негайно і ретельно промити водою.Умови відпустки з аптекЗа рецептомВідео на цю тему
10 113,00 грн
153,00 грн
Склад, форма випуску та упаковкаЛіофілізат - 1 фл. речовина, що діє: оксаліплатин 50,0 мг; лактози моногідрат 450,00 мг. Ліофілізат для приготування розчину для інфузій, 50 мг та 100 мг. По 50 мг і 100 мг скляний флакон, герметично закупорений бромбутилової гумовою пробкою з силікатним наповнювачем і обкатаний алюмінієвим ковпачком з поліпропіленовим диском. Флакони можуть бути покриті прозорим захисним шаром з термозбіжної плівки. По 1 флакону разом з інструкцією по застосуванню картонну пачку, на яку додатково можуть бути нанесені захисні наклейки.Опис лікарської формиБіла або майже біла, спресована чи пориста маса чи шматочки.Фармакотерапевтична групаПротипухлинний засіб - алкілююча сполука.ФармакокінетикаВсмоктування Фармакокінетика окремих активних похідних не визначена. Нижче наведені фармакокінетичні показники для ультрафільтрованої платини, що є сумішшю всіх незв'язаних, активних і неактивних сполук платини після двогодинної інфузії оксаліплатину в дозі 130 мг/м поверхні тіла кожні 3 тижні протягом 1-5 циклів або в дозі 85 мг/м2 поверхні тіла 2 тижні протягом 1-3 циклів. Узагальнені результати фармакокінетичних параметрів платини в ультрафільтраті після кількох введень оксаліплатину у дозі 85 мг/м2 поверхні тіла кожні два тижні або у дозі 130 мг/м2 поверхні тіла кожні три тижні. Доза Максимальна концентрація у плазмі (Сmax), мкг/мл Площа під фармакокінетичною кривою "концентрація-час" (AUC0-48), мкг * год / мл AUC, мкг*год/мл α-період напіввиведення (t1/2α), год β-період напіввиведення (t1/2β), год γ-період напіввиведення (t1/2γ), год Об'єм розподілу (Vss), л Кліренс (CL), л/год 85 мг/м2 Середні показники 0,814 4,190 4,68 0,43 16,80 391 440 17,40 Стандартне відхилення 0,1936 0,647 1,40 0,35 5,74 406 199 6,35 130 мг/м2 Середні показники 1,210 8,200 11,90 0,28 16,30 273 582 10,10 Стандартне відхилення 0,100 2,400 4,60 0,06 2,90 19 261 3,07 Середні значення AUC0-48 та Cmax були визначені на 3-му циклі (85 мг/м2) або на 5-му циклі (130 мг/м2). Середні значення AUC, Vss, CL були визначені на 1-му циклі. Визначення показників кінцевої концентрації Сmах, AUC, AUC0-48, Vss та CL виконано некомпартментним аналізом. Визначення показників t1/2α, t1/2β, t1/2γ виконано компартментним аналізом (комбінація циклів 1-3). Розподіл Наприкінці 2-годинного введення оксаліплатину 15% платини перебувають у системному кровотоку, інші 85% швидко розподіляються по тканинам чи виводяться через нирки. Внаслідок необоротного зв'язування з еритроцитами та альбуміном плазми крові періоди напіввиведення платини у цих сполуках близькі до часу природного оновлення еритроцитів та альбуміну плазми крові. При введенні оксаліплатину кожні 2 тижні у дозі 85 мг/м2 поверхні тіла та кожні 3 тижні у дозі 130 мг/м2 поверхні тіла кумуляції платини в ультрафільтраті плазми крові (УФП) не спостерігається, а рівноважний стан досягається вже після першого курсу терапії. Індивідуальна та міжіндивідуальна варіабельність фармакокінетичних показників зазвичай невелика. Метаболізм Біотрансформація in vitro є результатом безферментної деградації. Не виявлено ознак цитохрому Р450-опосередкованого метаболізму ДАЦГ кільця. В організмі людини оксаліплатин інтенсивно біотрансформується, і після закінчення 2-годинної інфузії препарату постійний оксаліплатин не визначається в УФП. У системному кровообігу було ідентифіковано кілька цитотоксичних продуктів біотрансформації оксаліплатину, зокрема монохлор-, дихлор- і диакво-ДАЦГ сполуки платини. Виведення Похідні платини виводяться переважно через нирки, переважно протягом перших 48 годин після введення препарату. До 5-го дня близько 54% всієї дози виявляється у сечі та Особливі групи пацієнтів Ниркова недостатність Вплив порушення функції нирок на розподіл оксаліплатину був вивчений у пацієнтів з різними ступенями ниркової недостатності. Оксаліплатин вводили у дозі 85 мг/м2 у контрольній групі пацієнтам з нормальною функцією нирок (CLcr (кліренс креатиніну) > 80 мл/хв, n=12) та пацієнтам з легкою (CLcr = від 50 до 80 мл/хв, n=13 ) та середньої (CLcr = від 30 до 49 мл/хв, n=l 1) ступенями порушення функції нирок, а також у дозі 65 мг/м2 у пацієнтів з тяжким ступенем порушення функції нирок (CLcr Було відзначено збільшення AUC платини, AUC/доза в УФП та зниження загального та ниркового CL та Vss зі збільшенням ступеня вираженості порушення функції нирок, особливо у невеликій групі пацієнтів з тяжким ступенем порушення функції нирок: точкова оцінка (90% ДІ (довірчий інтервал) ) оцінених середніх відносин залежно від стану функції нирок порівняно з нормальною функцією нирок для AUC/доза склала: 1,36 (1,08; 1,71), 2,34 (1,82; 3,01) та 4, 81 (3,49; 6,64) для пацієнтів з легким, помірним і тяжким ступенем порушення функції нирок, відповідно. Виведення оксаліплатину значно корелювало з кліренсом креатиніну. Загальний кліренс платини в УФП склав 0,74 (0,59; 0,92), 0,43 (0,33; 0,55) та 0,21 (0,15; 0,29), a Vss 0,52 (0,41; 0,65), 0,73 (0,59; 0,91) та 0,27 (0,20; 0,36) для пацієнтів з легким, середнім і тяжким ступенями ниркової недостатності, відповідно. Загальний кліренс платини в УФП був, таким чином, знижений на 26% у разі легкої, на 57% у разі помірної та на 79% у разі тяжкого ступеня порушення функції нирок порівняно з пацієнтами з нормальною функцією відповідно. Нирковий кліренс платини в УФП був знижений у пацієнтів з нирковою недостатністю на 30% у разі легкої, на 65% у разі середньої та на 84% у разі тяжкого ступеня порушення функції нирок порівняно з пацієнтами з нормальною функцією. Спостерігалося збільшення t1/2β, платини в УФП при наростанні ступеня порушення функції нирок, переважно у групі тяжкого ступеня ниркової недостатності. Незважаючи на невелику кількість пацієнтів з тяжкою нирковою недостатністю, ці дані цікаві, їх необхідно враховувати при призначенні оксаліплатину даній групі пацієнтів.ФармакодинамікаОксаліплатин є протипухлинним препаратом, що відноситься до нового класу похідних платини, в якому атом платини утворює комплекс з оксалатом та 1,2-діаміноциклогексаном (ДАЦГ). Оксаліплатин представлений єдиним енантіомером - цис-[оксалато(транс-1-1,2-ДАЦГ)платина].Оксаліплатин виявляє широкий спектр як цитотоксичної дії in vitro, так і протипухлинної активності in vivo на різних моделях пухлин, включаючи модель колоректального раку людини. Він також виявляє активність in vitro та in vivo на різних стійких до цисплатину культурах клітин. У комбінації з фторурацилом спостерігається синергічна цитотоксична дія in vitro та in vivo. Механізм дії Вивчення механізму дії оксаліплатину підтверджує гіпотезу про те, що біотрансформовані водні похідні оксаліплатину, взаємодіючи з дезоксирибонуклеїновою кислотою (ДНК) шляхом утворення між- та внутрішньотяжових містків, пригнічують синтез ДНК, що обумовлює цитотоксичність та протипухлинний ефект.Показання до застосуванняАд'ювантна терапія раку ободової кишки III стадії (стадія С за класифікацією Дюка) після радикальної резекції первинної пухлини у комбінації з фторурацилом/кальцію фолінатом; метастатичний колоректальний рак (у комбінації з фторурацилом/кальцію фолінатом); метастатичний колоректальний рак (як терапія першої лінії в комбінації з фторурацилом/кальцію фолінатом і бевацизумабом); рак яєчників (як терапія 2-ї лінії).Протипоказання до застосуванняПідвищена чутливість до оксаліплатину або інших компонентів препарату, а також до інших похідних платини; мієлосупресія (число нейтрофілів периферична сенсорна нейропатія з функціональними порушеннями на початок першого курсу лікування; вагітність та період грудного вигодовування; дитячий вік до 18 років. З обережністю: У пацієнтів з тяжкими порушеннями функції нирок (кліренс креатинінуВагітність та лактаціяВагітність На даний момент немає доступної інформації щодо безпеки застосування оксаліплатину у вагітних жінок. У дослідженнях на тваринах спостерігали репродуктивну токсичність. Застосування препарату Плаксат протипоказане у жінок під час вагітності. Необхідно застосовувати надійні заходи контрацепції під час лікування та після його припинення протягом 4 місяців для жінок та протягом 6 місяців для чоловіків. Період грудного вигодовування Виділення у грудне молоко жінок не було вивчене. Під час лікування препаратом Плаксат годування груддю протипоказане. Фертильність Препарат Плаксат має властивість пригнічувати фертильність.Побічна діяЧастота розвитку побічних ефектів, перерахованих нижче, визначалася відповідно до наступної градації: дуже часто (≥1/10), часто (≥1/100, Комбінована терапія оксаліплатином та фторурацилом/кальцію фолінатом Лабораторні та інструментальні дані Дуже часто - підвищення активності "печінкових" трансаміназ, лужної фосфатази, гіпербілірубінемії, підвищення активності лактатдегідрогенази, підвищення маси тіла. Часто – гіперкреатинінемія, зниження маси тіла. Інфекційні та паразитарні захворювання Дуже часто – інфекції; Часто – інфекції верхніх дихальних шляхів, нейтропенічний сепсис (включаючи летальні наслідки). Нечасто – Сепсис (включаючи летальні наслідки). Порушення з боку крові та лімфатичної системи Дуже часто – анемія, нейтропенія, тромбоцитопенія, лейкопенія, лімфопенія. Частота виникнення цих побічних ефектів збільшується при лікуванні оксаліплатином (85 мг/м2 кожні 2 тижні) у комбінації з фторурацил +/- кальцію фолінат у порівнянні з монотерапією оксаліплатином у дозі 130 мг/м2 кожні 3 тижні, наприклад, частота анемії (80 порівняно з 60%), частота нейтропенії (70% порівняно з 15%), частота тромбоцитопенії (80% порівняно з 40%). Тяжка анемія (гемоглобін Тяжка нейтропенія (кількість нейтрофілів < 1000/мкл) виникала з більшою частотою при застосуванні оксаліплатину в комбінації з фторурацилом порівняно з монотерапією оксаліплатином (40% порівняно з Часто - фебрильна нейтропенія (включаючи 3-4 ступінь). Рідко – імуно-алергічні тромбоцитопенії та гемолітична анемія; Дисеміноване внутрішньосудинне згортання крові, включаючи летальні наслідки. Порушення з боку травної системи Дуже часто – Нудота, діарея, блювання, запор; Стоматит або мукозит (запалення слизових оболонок); Болі в животі; Часто – диспепсія; Гастроезофагеальна рефлюксна хвороба; Шлунково-кишкова кровотеча; Кровотеча із прямої кишки; Рідко Коліт, включаючи псевдомембранозний коліт, що викликається Clostridium difficile; панкреатит. З важкими діареєю та/або блюванням може бути пов'язаний розвиток дегідратації, гіпокаліємії, метаболічного ацидозу, паралітичної кишкової непрохідності, обструкції тонкого кишечника, порушень функції нирок, особливо при застосуванні комбінації оксаліплатину та фторурацилу. Порушення з боку печінки жовчовивідних шляхів Дуже рідко - Синдром печінкової синусоїдальної обструкції, також відомий як венооклюзійна хвороба печінки або патологічні прояви, пов'язані з цим захворюванням печінки, включаючи пеліозний гепатит, вузлову регенеративну гіперплазію, перисинусоїдальний фіброз, клінічні прояви. трансаміназ у сироватці крові. Порушення з боку нервової системи Дуже часто – гострі нейросенсорні прояви; Дизестезія або парестезія кінцівок та периферична сенсорна нейропатія; Дисгевзія (порушення смакових відчуттів); Головний біль; Часто – запаморочення; Менінгізм; Рідко – Дизартрія; Зникнення глибоких сухожильних рефлексів; Симптом Лермітта; Синдром задньої оборотної лейкоенцефалопатії. Ці симптоми зазвичай виникають наприкінці 2-годинної інфузії оксаліплатину або протягом декількох годин після введення препарату та самостійно зменшуються протягом кількох наступних годин або днів і часто знову виникають у наступних циклах. Вони можуть виникати або посилюватися при дії низьких температур чи холодних предметів. Зазвичай вони виражаються у появі минущої парестезії, дизестезії та гіпестезії. Гострий синдром гортанно-глоточної дизестезії виникає у 1-2% пацієнтів і характеризується суб'єктивними відчуттями дисфагії або задишки/відчуття задухи без будь-яких об'єктивних дихальних розладів (відсутність ціанозу або гіпоксії), або ларингоспазму або бронхоспазму (без стри. Інші симптоми, що іноді зустрічаються, зокрема, порушення функції черепних нервів, як асоціюються з вищепереліченими небажаними явищами, так і зустрічаються ізольовано: птоз; диплопія (двоєння в очах); афонія, дисфонія, захриплість голосу, що іноді описуються як параліч голосових зв'язок; порушення чутливості мови або дизартрію, що іноді описується як афазія; невралгія трійчастого нерва, лицьові болі, біль в очах, зниження гостроти зору, звуження полів зору. Крім цього, спостерігалися такі симптоми: спазм жувальних м'язів, м'язові спазми, мимовільні м'язові скорочення, м'язові посмикування, міоклонус; порушення координації, порушення ходи, атаксія, порушення рівноваги; відчуття здавлення/відчуття тиску/дискомфорт/біль у глотці або грудній клітці. Лімітує токсичністю оксаліплатину є неврологічна токсичність. Вона проявляється у вигляді периферичної сенсорної нейропатії, що характеризується периферичною дизестезією та/або парестезією з розвитком або без розвитку судомних м'язових скорочень, які часто провокуються холодом (85%-95% пацієнтів). Тривалість цих симптомів (вираженість яких зазвичай зменшується між циклами лікування) зростає із збільшенням кількості проведених циклів терапії. Виникнення болю або функціональних порушень, а також їх тривалість є показаннями для корекції дозування або навіть відміни лікування. Ці функціональні порушення, включаючи труднощі під час виконання точних рухів, є наслідками сенсорних порушень. Ризик виникнення функціональних порушень для кумулятивної дози становить приблизно 800 мг/м2 (наприклад, 10 циклів) ≤ 15%. У більшості випадків неврологічні прояви та симптоми зменшуються після припинення лікування. Порушення психіки Часто – депресія; Безсоння; Нечасто – Нервозність. Порушення з боку скелетно-м'язової та сполучної тканини Дуже часто – біль у спині; Часто – Артралгія; Біль у кістках. У разі появи такої небажаної реакції слід обстежити пацієнта для виключення гемолізу, оскільки були рідкісні повідомлення щодо його розвитку. Порушення з боку дихальної системи, органів грудної клітки та середостіння. Дуже часто – Задишка; Кашель; Часто – Ікота; Легенева емболія; Рідко - гостре інтерстиціальне ураження легень, іноді з летальним результатом; легеневий фіброз. Порушення з боку судин Дуже часто - Носова кровотеча; Часто – "Припливи"; Тромбоз глибоких вен; Тромбоемболія; Підвищення артеріального тиску. Порушення з боку нирок та сечовивідних шляхів Часто – Гематурія; Дизурія; Дуже рідко – гострий канальцевий некроз, гострий інтерстиціальний нефрит, гостра ниркова недостатність. Порушення з боку шкіри та підшкірних тканин Дуже часто – ураження шкіри; Часто – алопеція (менше ніж у 5% пацієнтів при монотерапії); Еритематозний висип; Долонно-підошовна еритродизестезія; Підвищена пітливість; Зміни нігтів. Порушення з боку органу зору Рідко - минуще зниження гостроти зору; звуження полів зору, неврит зорового нерва; Минуща втрата зору, оборотна після припинення лікування. Порушення з боку органу слуху та лабіринтні порушення Нечасто – ототоксичність; Рідко – Глухота. Порушення з боку імунної системи Дуже часто - Алергічні реакції, такі як шкірні висипи (зокрема, кропив'янка), кон'юнктивіт, риніт; Часто – анафілактичні реакції, включаючи бронхоспазм, ангіоневротичний набряк, зниження артеріального тиску, відчуття болю у грудній клітині та анафілактичний шок. Загальні розлади та порушення у місці введення Дуже часто - підвищена стомлюваність; Лихоманка, озноб (тремтіння) або через розвиток інфекції (з фебрильною нейтропенією або без неї), або, можливо, внаслідок імунологічних механізмів; Астенія; Реакції у місці введення. Повідомлялося про розвиток реакцій у місці введення, включаючи біль, гіпертермію, набряк та тромбоз. Екстравазація (попадання інфузійного розчину з препаратом у навколишні вену тканини) може також призводити до виникнення локальних болів та запалення, які можуть бути різко вираженими та призводити до ускладнень, включаючи некроз, особливо коли оксаліплатин вводиться через периферичну вену. Порушення з боку обміну речовин та харчування Дуже часто – анорексія, гіперглікемія, гіпернатріємія. Постмаркетинговий досвід Інфекційні та паразитарні захворювання Частота невідома - септичний шок (включаючи летальні наслідки). Порушення з боку крові та лімфатичної системи Частота невідома – Гемолітико-уремічний синдром. Порушення з боку нервової системи Частота невідома – Судоми. Порушення з боку серця Частота невідома - Подовження інтервалу QT, яке може призвести до розвитку тяжких шлуночкових аритмій, включаючи шлуночкову тахікардію типу "пірует", можливе з летальним кінцем. Порушення з боку дихальної системи, органів грудної клітки та середостіння. Частота невідома – Ларингоспазм. Порушення з боку шлунково-кишкового тракту Частота невідома - ішемія кишечника (включаючи летальні наслідки); Виразка дванадцятипалої кишки та її потенційні ускладнення, такі як виразкова кровотеча та перфорація виразки (включаючи летальні наслідки). Порушення з боку скелетно-м'язової та сполучної тканини Частота невідома - Рабдоміоліз (включаючи летальні наслідки). Комбінована терапія оксаліплатину з фторурацилом/кальцію фолінатом (FOLFOX) та бевацизумабом Безпека застосування комбінації оксаліплатину з фторурацилом/кальцію фолінатом (FOLFOX) та бевацизумабом як терапія першої лінії була оцінена у 71 пацієнта з метастатичним колоректальним раком (дослідження TREE). На додаток до небажаних реакцій, очікуваних внаслідок застосування режиму FOLFOX, небажані реакції при комбінації FOLFOX з бевацизумабом включали кровотечі, протеїнурію, погіршення загоєння ран, шлунково-кишкові перфорації, артеріальну гіпертензію. Для більш докладної інформації щодо безпеки застосування бевацизумабу.Взаємодія з лікарськими засобамиУ пацієнтів, які отримували одноразово дозу 85 мг/м2 оксаліплатину безпосередньо до застосування фторурацилу, не було виявлено змін експозиції фторурацилу. In vitro не спостерігалося значного витіснення оксаліплатину через білки плазми при одночасному застосуванні з еритроміцином, саліцилатами, гранісетроном, паклітакселом і вальпроатом натрію. Фармацевтична несумісність Не слід змішувати розчин препарату з іншими лікарськими засобами в одній ємності, крапельниці чи інфузійній системі. Не змішувати розчин препарату з лужними препаратами або розчинами, зокрема фторурацилом, препаратами кальцію фолінату, що містять трометамол як допоміжну речовину, та іншими активними речовинами у вигляді солей трометамолу. Лужні препарати та розчини негативно впливають на стабільність оксаліплатину. Не розводити оксаліплатин 0,9 % розчином натрію хлориду або іншими розчинами, що містять хлорид-іон (у тому числі хлориди кальцію, калію та натрію). Не використовувати ін'єкційне обладнання, що містить алюміній.Спосіб застосування та дозиПрепарат Плаксат застосовується лише у дорослих. Режим дозування Ад'ювантна терапія раку ободової кишки III стадії (стадія С за класифікацією Дюка) після радикальної резекції первинної пухлини у комбінації з фторурацилом/кальцію фолінатом: внутрішньовенно по 85 мг/м2 1 раз на 2 тижні у комбінації з фторурацилом та кальцію фо2 6 місяців). Лікування метастатичного колоректального раку (у комбінації з фторурацилом/кальцію фолінатом): внутрішньовенно по 85 мг/м2 1 раз на 2 тижні у комбінації з фторурацилом та кальцію фолінатом (до прогресування захворювання або розвитку явищ неприйнятної токсичності). Лікування метастатичного колоректального раку (в якості терапії першої лінії в комбінації з фторурацилом/кальцію фолінатом і бевацизумабом): внутрішньовенно по 85 мг/м2 1 раз на 2 тижні в комбінації з фторурацилом/кальцію фолінатом і бевацизумабом (до прогресування захворювання або розвитку ). Режими дозування фторурацилу, кальцію фолінату та бевацизумабу при їх комбінації з оксаліплатином див. в інструкціях із застосування цих препаратів. При застосуванні цієї комбінації інфузія оксаліплатину завжди повинна проводитися після введення бевацизумабу, але передувати введенню фторурацилу. Лікування раку яєчників (як терапія 2-ї лінії): внутрішньовенно по 85 мг/м2 1 раз на 2 тижні в монотерапії або в комбінації з іншими хіміотерапевтичними препаратами. Режими дозування інших препаратів при їх комбінації з оксаліплатином див. в інструкціях із застосування цих препаратів. Спосіб застосування Інфузія оксаліплатину завжди повинна передувати введенню фторурацилу. Внутрішньовенна інфузія препарату Плаксат проводиться через інфузійну систему в периферичні вени або через центральний венозний катетер одночасно з внутрішньовенною інфузією кальцію фолінату в 5% розчині декстрози протягом 2-6 годин за допомогою Y-подібної системи для внутрішньовенного введення, підключеної безпосередньо перед місцем. Ці два препарати не можна змішувати в одній інфузійній ємності. Кальція фолінат не повинен містити у своєму складі трометамол як допоміжну речовину і повинен розводитися тільки 5% розчином декстрози і ніколи не повинен розлучатися лужними розчинами або розчинами натрію хлориду і розчинами хлориду. Розчин оксаліплатину не слід змішувати в одній і тій же інфузійній ємності з іншими препаратами. У разі екстравазації (попадання інфузійного розчину з препаратом у навколишні вену тканини) введення його має бути негайно припинено та розпочато звичайне місцеве симптоматичне лікування. При застосуванні оксаліплатину не потрібна гіпергідратація. Повторне введення оксаліплатину проводять лише при кількості нейтрофілів ≥ 1500/мкл та тромбоцитів ≥ 75000/мкл. Рекомендації щодо корекції режиму введення оксаліплатину Доза, що вводиться, повинна коригуватися залежно від переносимості. У разі гематологічних порушень (кількість нейтрофілів 75000/мкл). До початку лікування та перед кожним наступним циклом повинен проводитися загальний аналіз крові з визначенням кількості лейкоцитів, лейкоцитарної формули та тромбоцитів. При розвитку тяжкого/загрозливого життя діареї, тяжкої нейтропенії (кількість нейтрофілів 38,3 °С або стійким підвищенням температури тіла > 38 °С протягом більш ніж 1 години), тяжкої тромбоцитопенії (кількість тромбоцитів При виникненні неврологічних симптомів (парестезії, дизестезії – проявів периферичної сенсорної нейропатії) рекомендуються наступні зміни режиму дозування, виходячи з їхньої тривалості виразності: при неврологічних симптомах, що спостерігаються у пацієнта протягом більш ніж 7 днів або за збереження до наступного циклу лікування парестезії без функціональних порушень, подальша доза оксаліплатину повинна бути знижена на 25%; при парестезії з функціональними порушеннями, що зберігається до наступного циклу, введення оксаліплатину має бути припинено; при зменшенні виразності неврологічних симптомів після відміни оксаліплатину можна розглянути питання щодо відновлення лікування. Пацієнти з нирковою недостатністю У пацієнтів з нормальною функцією нирок або з порушенням функції нирок легким та середнім ступенем тяжкості рекомендована доза препарату Плаксат становить 85 мг/м2. У пацієнтів з тяжкими порушеннями функції нирок потрібне зниження початкової дози оксаліплатину до 65 мг/м2. Пацієнти з порушенням функції печінки Зміни дози у пацієнтів з легкими та помірними порушеннями функції печінки не потрібні. Даних щодо застосування оксаліплатину у пацієнтів з тяжкими порушеннями функції печінки немає. Пацієнти похилого віку Профіль безпеки оксаліплатину при комбінації з фторурацилом у пацієнтів віком від 65 років аналогічний тому, що спостерігається у пацієнтів до 65 років. Корекції режиму дозування у пацієнтів похилого віку не потрібні. Інструкція з приготування розчину При приготуванні та введенні препарату Плаксат не можна використовувати голки та інше обладнання, що містять алюміній. Для розведення препарату слід використовувати лише рекомендовані розчинники. Не розводити 0,9% розчином натрію хлориду і не змішувати з іншими лужними розчинами або розчинами натрію хлориду і хлоридсодержащими розчинами. Відновлений розчин Для відновлення розчину використовують виключно воду для ін'єкцій або 5% розчин декстрози: Дозування оксаліплатину – 50 мг. Кількість розчинника – 10 мл. Концентрація отриманого розчину – 5 мг/мл. Відновлений розчин повинен бути одразу розведений 5% розчином декстрози. Готовий розчин для інфузій Необхідну кількість відновленого розчину розводять у 250-500 мл 5% розчину декстрози для отримання концентрації оксаліплатину не менше ніж 0,2 мг/мл. Плаксат у вигляді розчину для інфузій рекомендується ввести відразу після приготування. Якщо розчин не був введений відразу після приготування, його можна зберігати протягом 24 годин при температурі від +2 °С до +8 °С. Розчин із ознаками випадання осаду підлягає знищенню. Вводити пацієнту можна лише прозорий розчин. Не можна вводити відновлений розчин без подальшого розведення.ПередозуванняСимптоми При передозуванні посилюються дозозалежні побічні ефекти. Алергічні реакції, описані в розділі Побічна дія, не залежать від дози Плаксату. Лікування Антидот до оксаліплатину невідомий. Рекомендується ретельне спостереження за пацієнтом та суворий контроль гематологічних показників. Лікування симптоматичне.Запобіжні заходи та особливі вказівкиОксаліплатин слід застосовувати лише у спеціалізованих онкологічних відділеннях, введення препарату Плаксат слід здійснювати під контролем лікаря, який має досвід застосування цитотоксичних препаратів. Препарат Плаксат не можна вводити внутрішньочеревно, тому що при такому введенні може розвинутись кровотеча в черевну порожнину. При застосуванні оксаліплатину повідомлялося про випадки розвитку ішемії кишечника, включаючи летальні наслідки, сепсису, нейтропенічного сепсису, септичного шоку, дисемінованого внутрішньосудинного згортання крові, виразки дванадцятипалої кишки та її потенційних ускладнень (виразкова кровотеча, перфорація). У цьому випадку слід припинити застосування препарату Плаксат та провести відповідні лікувальні заходи. Гемолітико-уремічний синдром Гемолітико-уремічний синдром є життєзагрозною побічною дією. Застосування препарату Плаксат має бути припинено з появою перших симптомів мікроангіопатичної гемолітичної анемії (швидке зниження гемоглобіну з супутньою тромбоцитопенією, підвищення концентрації білірубіну, креатиніну, азоту, сечовини, активності лактатдегідрогенази у сироватці). Ниркова недостатність, що при цьому розвивається, може бути незворотною після припинення терапії і може вимагати застосування діалізу. Подовження інтервалу QT При застосуванні оксаліплатину можливий розвиток подовження інтервалу QT, який може призвести до виникнення тяжких шлуночкових аритмій, включаючи шлуночкову тахікардію типу "пірует", можливо з летальним кінцем. У пацієнтів, в анамнезі яких відзначалося подовження інтервалу QT або пацієнтів з факторами, що спричиняють подовження інтервалу QT (наприклад, при одночасному застосуванні з препаратами, що подовжують інтервал QT, при електролітних порушеннях, таких як гіпокаліємія, гіпокальціємія, гіпомагніємія) препарат Плакс . При розвитку подовження інтервалу QT лікування препаратом Плаксат слід припинити. Рабдоміоліз При застосуванні оксаліплатину відзначався розвиток рабдоміолізу, включаючи летальні наслідки. У разі появи болю в м'язах та набряку в поєднанні зі слабкістю, лихоманкою або потемнінням сечі лікування препаратом має бути припинено. Якщо діагноз рабдоміоліз підтвердився, повинні бути проведені відповідні лікувальні заходи. При цьому, рекомендується бути обережними при одночасному призначенні з препаратом Плаксат лікарських препаратів, які можуть викликати розвиток рабдоміолізу. Порушення функції нирок У пацієнтів з порушенням функції нирок необхідно проводити ретельний контроль на предмет виникнення небажаних реакцій та коригувати дозу відповідно до токсичності та ступеня порушення (див. розділ Спосіб застосування та дози). Реакції підвищеної чутливості У разі розвитку реакції анафілактичного типу на оксаліплатин, інфузію слід негайно припинити та розпочати відповідну симптоматичну терапію. Повторне запровадження оксаліплатину для таких пацієнтів протипоказане. Повідомлення про перехресні реакції, іноді смертельні, надходили при застосуванні всіх сполук платини. При екстравазації оксаліплатину введення має бути негайно припинено та призначено стандартне місцеве симптоматичне лікування. Неврологічна токсичність Неврологічна токсичність оксаліплатину повинна ретельно відстежуватися, особливо якщо він вводиться з іншими препаратами, що мають специфічну неврологічну токсичність. Неврологічне обстеження слід проводити перед кожним введенням та через певні проміжки часу надалі. Ларингофарингеальна дизестезія Якщо у пацієнта виникла гостра ларингофарингеальна дизестезія під час 2-годинної або протягом декількох годин після неї, тривалість наступної інфузії оксаліплатину повинна становити 6 годин. Неврологічні симптоми (парестезія, дизестезія) У разі прояву неврологічних симптомів (парестезія, дизестезія) залежно від тривалості та тяжкості цих симптомів рекомендується наступна корекція дози: Якщо симптоми тривають більше 7 днів і завдають занепокоєння, наступна доза оксаліплатину повинна бути знижена з 85 мг до 65 мг/м2 (при лікуванні метастатичного раку) або до 75 мг/м2 (при застосуванні у вигляді ад'ювантної терапії). Якщо парестезія без функціональних порушень зберігається до наступного циклу, подальша доза оксаліплатину повинна бути знижена з 85 мг до 65 мг/м2 (при лікуванні метастатичного раку) або до 75 мг/м2 (при застосуванні у вигляді ад'ювантної терапії). Якщо парестезія з функціональними порушеннями зберігається до наступного циклу, оксаліплатин слід скасувати. Якщо ці симптоми нормалізуються після припинення лікування оксапіплатином, може бути розглянуто поновлення лікування. Пацієнти повинні бути поінформовані про можливість розвитку стійких симптомів периферичної сенсорної нейропатії після закінчення лікування. Помірні локалізовані парестезії або парестезії, що ускладнюють функціональну активність, можуть зберігатися до 3 років після припинення ад'ювантного лікування. Синдром задньої оборотної лейкоенцефапопатії (СЗОЛ) Були описані випадки виникнення синдрому задньої оборотної лейкоенцефалопатії (СЗОЛ, також відомий як синдром задньої оборотної енцефалопатії (СЗОЕ)) у пацієнтів, які отримують оксаліплатин під час проведення комбінованої хіміотерапії. СЗОЛ є рідкісним, оборотним, швидко розвивається неврологічним станом, який може включати судоми, підвищення артеріального тиску, головний біль, сплутаність свідомості, сліпоту та інші зорові та неврологічні порушення. Діагноз СЗОЛ заснований на візуалізаційних дослідженнях головного мозку, переважно МРТ (магнітно-резонансна томографія). Нудота, блювання, діарея, зневоднення, гематологічні зміни Шлунково-кишкова непрохідність, що виявляється у вигляді нудоти та блювання, потребує профілактичної та/або протиблювотної терапії з метою лікування небажаних явищ. Дегідратація, кишкова непрохідність, у тому числі паралітична, гіпокаліємія, метаболічний ацидоз та ниркова недостатність можуть бути обумовлені вираженою діареєю або блюванням, особливо при застосуванні оксаліплатину у комбінації з фторурацилом. При виникненні гематологічної токсичності (число нейтрофілів Пацієнти повинні бути детально проінформовані про ризик виникнення діареї та/або блювоти, мукозиту та/або стоматиту та нейтропенії після застосування оксаліплатину та фторурацилу, таким чином, вони можуть негайно зв'язатися з лікарем для початку відповідного лікування. При появі мукозиту та/або стоматиту з нейтропенією або без неї, наступний курс лікування необхідно відкласти до відновлення мукозиту та/або стоматиту до 1 стадії або менше та/або до досягнення числа нейтрофілів > 1,5 х 109/л. При комбінації оксаліплатину з фторурацилом (і кальцію фолінат або без нього) необхідно використовувати звичайні схеми корекції дози для токсичності, асоційованої із застосуванням фторурацилу. При діареї 4 ступеня, нейтропенії 3-4 ступеня (число нейтрофілів Порушення з боку дихальної системи При появі респіраторних симптомів невідомої етіології, таких як непродуктивний кашель, диспное, хрипи або видимі на рентгенограмі легеневі інфільтрати, слід припинити лікування оксаліплатином до виключення інтерстиціального пневмоніту. Гепатит У разі змінених результатів функціональних проб печінки або портальної гіпертензії, не пов'язаної очевидно з печінковими метастазами, слід враховувати ймовірність дуже рідкісних випадків судинних розладів печінки, викликаних оксаліплатином. Вплив на фертильність У доклінічних дослідженнях оксаліплатину спостерігалися генотоксичні ефекти. Тому пацієнтам чоловічої статі, які отримували оксаліплатин, рекомендується застосовувати надійні методи контрацепції під час і не менше 6 місяців після лікування, а також рекомендовано отримати консультацію з консервації сперми до початку лікування, оскільки оксаліплатин може мати пригнічуючий, іноді необоротний вплив на гонади. Жінки репродуктивного віку мають застосовувати надійні методи контрацепції під час лікування. Вплив на здатність до керування автотранспортом та управління механізмами Вплив на здатність керувати транспортними засобами та займатися іншими видами діяльності, що вимагають підвищеної концентрації уваги та швидкості психомоторних реакцій, не вивчалася. Однак застосування оксаліплатину збільшує ризик виникнення запаморочення, нудоти і блювання, а також інших неврологічних симптомів, що впливають на ходу та рівновагу, що впливає на здатність керувати автомобілем або механізмами, що рухаються. Зорові порушення, зокрема, короткочасна втрата зору (зворотна після припинення лікування) можуть вплинути на здатність пацієнта керувати автомобілем і використовувати механізми. Тому пацієнти повинні бути попереджені про потенційний вплив цих ускладнень на здатність керувати автомобілем або механізмами, що рухаються.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептом
4 286,00 грн
4 244,00 грн
Склад, форма випуску та упаковкаЛіофілізат - 1 фл. Активна речовина: Фактор некрозу пухлин-тимозин альфа 1 рекомбінантний – 100 000 ОД; Допоміжні речовини: маніт (манітол), натрію хлорид, натрію фосфат дигідрат (натрію фосфат однозаміщений 2-водний), натрію фосфат додекагідрат (натрію фосфат двозаміщений 12-водний). По 100000 ОД активної речовини на 1 флакон. По 1, 5, 10 або 20 флаконів препарату з інструкцією по застосуванню поміщають у пачку з картону або по 1, 5, 10 або 20 флаконів препарату в контурній комірковій упаковці або в касетній контурній упаковці з інструкцією по застосуванню поміщають у пачку з картону.Опис лікарської формиПрепарат є пухкою або пористою масою білого кольору, гігроскопічний.Фармакотерапевтична групаПротипухлинний засіб.ФармакодинамікаРЕФНОТ® має пряму протипухлинну дію in vitro та in vivo на різних лініях пухлинних клітин. За спектром цитотоксичної та цитостатичної дії на пухлинні клітини препарат відповідає фактору некрозу пухлин α (ФНП) людини, проте РЕФНОТ® має більш ніж у 100 разів меншу загальну токсичність, ніж ФНП. Механізм протипухлинної дії РЕФНОТ® in vivo включає кілька шляхів, якими препарат знищує пухлину або зупиняє її ріст: безпосередній вплив білка фактор некрозу пухлин-тимозин альфа 1 (ФНП-Т) на пухлинну клітину-мішень через відповідні рецептори на її поверхні, внаслідок чого відбувається апоптоз клітини (цитотоксична дія) або арешт клітинного циклу (цитостатична дія). У разі останньої події клітина стає більш диференційованою та експресує ряд антигенів; каскад хімічних реакцій, що включає активацію коагуляційної системи крові та місцевих запальних реакцій, зумовлених РЕФНОТ®-активованими клітинами ендотелію та лімфоцитами і що веде до "геморагічного" некрозу пухлин; блокування ангіогенезу, що призводить до зменшення проростання новими судинами швидкої пухлини і, як наслідок, до зниження кровопостачання аж до некрозу центру пухлини; вплив клітин імунної системи, цитотоксичність яких виявилася тісно пов'язана з наявністю молекул ФНП-Т на їх поверхні або процес дозрівання/активації цих клітин пов'язаний з відповіддю на ФНП-Т. Комбінації РЕФНОТу® з α2- або γ-інтерферонами мають синергічний цитотоксичний ефект. РЕФНОТ® посилює противірусну активність рекомбінантного інтерферону гама у 100-1000 разів (проти вірусу везикулярного стоматиту). РЕФНОТ® збільшує ефективність хіміопрепаратів: актиноміцину Д, цитозару, доксорубіцину проти пухлинних клітин слабо чутливих до них, ліквідуючи цю резистентність. Це дозволяє розглядати Рефнот як модифікатор протипухлинної дії хімічних цитостатиків у випадках множинної лікарської стійкості пухлинних клітин. РЕФНОТ не надає цитотоксичної дії на нормальні клітини, і у високих концентраціях in vitro стимулює проліферацію клітин селезінки та лімфатичних вузлів. Підсилює продукцію антитіл на Т-залежні антигени, надає стимулюючий вплив на цитотоксичну дію природних кілерних клітин протипухлинних клітин, надає стимулюючий вплив на фагоцитоз, посилює експресію антигенів ГКГС І класу Н-2К, CD-4 та CD-8, будучи фактором диференціювання хелперів та Т-кілерів.Показання до застосуванняРак молочної залози у комплексній терапії з хіміопрепаратами. Як імуномодулятор при меланомі в дисемінованій стадії захворювання.Протипоказання до застосуванняПідвищена чутливість до фактору некрозу пухлин-тимозин альфа 1 рекомбінантний або до будь-якого іншого складового компонента препарату. Вагітність та період годування груддю.Побічна діяЗазначається індивідуальна чутливість до препарату. У деяких пацієнтів РЕФНОТ викликає короткочасне (до декількох годин) підвищення температури на 1-2 °С, озноб. Побічні ефекти знімаються додатковим прийомом індометацину або ібупрофену, які не впливають на цитотоксичну дію препарату.Спосіб застосування та дозиДля лікування раку молочної залози у комбінації із хіміотерапією середня добова доза препарату становить 200 000 ОД. Вводять препарат підшкірно у день хіміотерапії (за 30 хвилин) та протягом 4-х днів після хіміотерапії 1 раз на добу. Як імуномодулятор при меланомі в дисемінованій стадії захворювання препарат Рефнот® вводиться підшкірно в дозі 100 000 ОД 1 раз на день, п'ять разів на тиждень (потім 2 дні перерва) або в дозі 400 000 ОД 1 раз на добу, 3 рази на тиждень ( через день) протягом 2-4 тижнів до хіміотерапії. Можливе введення препарату підшкірно у дозі 400 000 ОД в одне або кілька місць, місця проведення ін'єкцій рекомендується чергувати. При застосуванні без подальшої хіміотерапії препарат Рефнот вводиться підшкірно в дозі 100 000 ОД 1 раз на день, п'ять разів на тиждень (потім 2 дні перерва) протягом 4 тижнів. За відсутності прогресування хвороби введення препарату може бути продовжено. Безпосередньо перед застосуванням вміст флакона розчиняють у 1 мл води для ін'єкцій.Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему
4 567,00 грн
4 522,00 грн
Склад, форма випуску та упаковкаПорошок - 1 фл. Активна речовина: бендамустину гідрохлорид 100 мг. допоміжні речовини: маннітол – 120 мг. 220 мг – флакони з коричневого скла об'ємом 60 мл (1) – пачки картонні.Опис лікарської формиПорошок для приготування концентрату для приготування розчину для інфузій; білого кольору, ліофілізований, мікрокристалічний.Фармакотерапевтична групаПротипухлинний засіб з біфункціональною алкілуючої активністю. Механізм дії переважно пов'язаний з утворенням перехресних зшивок молекул одноланцюгової та дволанцюжкової ДНК внаслідок алкілування. Внаслідок цього порушується матрична функція ДНК та її синтез. Існують також дані про те, що бендамустин має додаткові антиметаболічні властивості (ефект пуринового аналога). Антинеопластичний ефект бендамустину був підтверджений у численних дослідженнях in vitro на різних пухлинних клітинних лініях (рак молочної залози, недрібноклітинний і дрібноклітинний рак легені, рак яєчників і різні види лейкозу, а також рак товстої кишки, меланома, нирковоклітинна. мозку) та in vivo – на різних експериментальних моделях пухлин (меланома, рак молочної залози, саркома, лімфома, лейкоз та дрібноклітинний рак легені). Показано відсутність або присутність лише в незначній мірі перехресної резистентності у пухлинних клітинних лініях з різними механізмами стійкості. Це частково пояснюється взаємодією з ДНК, яка, порівняно з іншими алкілуючі засоби, триває довше (наприклад, була виявлена тільки часткова перехресна резистентність з іншими алкілуючі засоби, такими як циклофосфамід, кармустин або цисплатин). Крім того, у клінічних дослідженнях було виявлено, що не існує повної перехресної резистентності між бендамустином та антрациклінами або алкілатами.ФармакокінетикаПісля одноразової 30-хвилинної внутрішньовенної інфузії бендамустину в дозі 120 мг/м2 поверхні тіла T1/2; в бета-фазі становить 28.3 хв. Vd ;при 30-хвилинної внутрішньовенної інфузії становить 19.3 л, при подальшому систематичному введенні та досягненні рівноважної концентрації Vd ;становить від 15.8 до 20.5 л. У системному кровотоку бендамустин активно зв'язується з білками плазми (> 95%), головним чином з альбуміном. Здатність бендамустину до зв'язування з білками плазми не порушується при низьких концентраціях альбуміну в плазмі крові, у пацієнтів старше 70 років і при пізніх стадіях пухлин. Бендамустин метаболізується переважно в печінці головним чином шляхом гідролізу з утворенням моногідрокси- та дигідроксибендамустину. В утворенні гамма-гідроксибендамустину (М3) та N-десметилбендамустину (М4) у печінці задіяний ізофермент СYР1А2 цитохрому Р450. In vitro бендамустин не інгібує СУР1А4, СУР2С9/10, СУР2D6, СУР2Е1 і СУР3А4. Середнє значення загального кліренсу після 30-хвилинної внутрішньовенної інфузії препарату 12 суб'єктам у дозі 120 мг/м2; поверхні тіла склало 639.4 мл/хв. Близько 20% дози препарату екскретувалося нирками протягом 24 год. Кількість екскретованого з нирками незміненого бендамустину та його метаболітів розташовується в порядку зменшення наступним чином: моногідроксибендамустин > бендамустин > дигідроксибендамустин > окислений метаболіт > N-десметилбендамустин. З жовчю виводяться переважно полярні метаболіти. При 30-70% пухлинному ураженні печінки та незначно зниженій функції печінки (сироватковий білірубін <1.2 мг/дл), фармакокінетика не мала значних відмінностей від такої у пацієнтів з нормальною функцією печінки та нирок щодо Cmax , Tmax, AUC, T1/2 , Vd; і виведення. Фармакокінетичні параметри у пацієнтів із КК > 10 мл/хв, зокрема. які перебувають на діалізі, не відрізнялися істотно від таких у пацієнтів з нормальною функцією нирок щодо C max , Tmax, AUC, T1/2β, Vd ;і виведення. У осіб старше 18 і молодших 84 років фармакокінетичні параметри суттєво не відрізнялися.Клінічна фармакологіяПротипухлинний препарат. Алкілююча сполука.Показання до застосуванняХронічний лімфоцитарний лейкоз (ефективність застосування в терапії першої лінії порівняно з іншими хіміопрепаратами, крім хлорамбуцилу, не була встановлена). Індолентні неходжкінські лімфоми в монотерапії у пацієнтів, у яких спостерігалося прогресування на фоні або протягом 6 місяців після закінчення терапії з включенням ритуксимабу та в комбінованій терапії як терапія 1-ї лінії.Протипоказання до застосуванняПомірна та виражена печінкова недостатність, жовтяниця, кількість нейтрофілів менше 1500/мкл та/або тромбоцитів менше 75 000/мкл, хірургічні втручання менш ніж за 30 днів до початку терапії, інфекції, що особливо супроводжуються лейкоцитопенією, дитячий вік, вагітність вигодовування), підвищена чутливість до бендамустину.Вагітність та лактаціяПротипоказане застосування при вагітності та в період лактації (грудного вигодовування). Бендамустин має тератогенну та мутагенну дію. Пацієнтам на фоні терапії та як мінімум протягом 6 місяців після його закінчення слід використовувати надійні методи контрацепції. Чоловікам рекомендується вдатися до кріоконсервації сперми до початку лікування через ризик безпліддя, зумовлений застосуванням бендамустину. Застосування у дітей Протипоказаний у дитячому віці.Побічна діяЗ боку системи кровотворення: дуже часто - лейкопенія, нейтропенія, лімфоцитопенія, анемія, тромбоцитопенія; часто – кровотечі; дуже рідко – гемоліз. З боку травної системи: дуже часто – нудота, блювання, анорексія, запалення слизових оболонок ШКТ, біль у животі, диспепсія; часто – діарея, запор, гастроезофагеальний рефлюкс, сухість у роті, підвищення активності АЛТ, АСТ, ЛФ, концентрації білірубіну; дуже рідко – геморагічний езофагіт, шлунково-кишкова кровотеча. З боку серцево-судинної системи: часто - аритмія, тахікардія, зниження АТ; нечасто – випіт у порожнині перикарда; рідко – гостра судинна недостатність; дуже рідко – інфаркт міокарда, серцево-легенева недостатність, флебіт. З боку дихальної системи: часто - порушення функції дихання, кашель, задишка, свистяче дихання, назофарингіт; дуже рідко – фіброз легень, первинна атипова пневмонія. З боку нервової системи: дуже часто – головний біль, запаморочення, безсоння; часто – порушення смаку, тривожність, депресія; рідко – підвищена сонливість, афонія; дуже рідко – парестезії, периферична сенсорна невропатія, антихолінергічний синдром, атаксія, енцефаліт. Дерматологічні реакції: дуже часто - алопеція; часто – шкірний висип, свербіж шкіри, сухість шкіри, підвищена нічна пітливість, гіпергідроз; дуже рідко – еритема, дерматит, свербіж, макуло-папульозний висип. З боку кістково-м'язової системи: дуже часто – біль у спині; часто – артралгія, біль у кінцівках, біль у кістках. Алергічні реакції: часто - реакції гіперчутливості (алергічний дерматит, кропив'янка); рідко – анафілактичні/анафілактоїдні реакції; дуже рідко – анафілактичний шок. З боку статевої системи: часто - аменорея; дуже рідко – безпліддя. Місцеві реакції: часто - біль у місці ін'єкції, еритема; рідко – некроз оточуючих тканин. Інші: дуже часто – підвищення температури тіла, озноб, посилення болю, слабкість, підвищена втома, зниження маси тіла, дегідратація, приєднання вторинних інфекцій, гіперурикемія; часто – периферичні набряки, гіпокаліємія; рідко – сепсис; дуже рідко – синдром лізису пухлини. При аналізі даних безпеки залежно від статі чи раси був виявлено клінічно значимих відмінностей.Взаємодія з лікарськими засобамиАктивні метаболіти бендамустину, гамма-гідроксибендамустин (М3) та N-десметил-бендамустин (М4) утворюються під дією CYP1A2. Інгібітори CYP1A2 (наприклад, флувоксамін, ципрофлоксацин) потенційно можуть збільшити концентрацію бендамустину та зменшити концентрацію активних метаболітів у плазмі крові. Індуктори CYP1A2 (наприклад, омепразол, куріння) потенційно можуть зменшити плазмові концентрації бендамустину та збільшити концентрацію його активних метаболітів у плазмі крові. Потрібна обережність при одночасному застосуванні інгібіторів або індукторів CYP1A2 або розглянути можливість альтернативного лікування. Бендамустин у комбінації з іншими мієлосупресивними препаратами посилює ефект пригнічення кісткового мозку та токсичні властивості. Як і інші цитостатики, бендамустин пригнічує вироблення антитіл, посилюючи ризик інфекції при вакцинації.Спосіб застосування та дозиВводять внутрішньовенно. Дозу встановлюють індивідуально, залежно від показань.Запобіжні заходи та особливі вказівкиЗ обережністю слід застосовувати у пацієнтів з легкою печінковою недостатністю при порушеннях функції нирок. Пацієнти з наявністю в анамнезі серйозних кардіологічних захворювань (інфаркт міокарда, епізоди ішемії, аритмія) потребують ретельного моніторингу водно-електролітного балансу, особливо калію, та контролю ЕКГ у процесі терапії бендамустином. Лікування бендамустином слід проводити під наглядом лікаря, який має досвід роботи з протипухлинними препаратами. На тлі терапії слід регулярно, як мінімум 1 раз на тиждень контролювати показники периферичної крові та показники активності печінкових ферментів. Зниження лейкоцитів, нейтрофілів та тромбоцитів, як правило, спостерігається на 14-20 день, відновлення - через 3-5 тижнів. При використанні бендамустину відмічено зміну функції нирок, тому під час лікування необхідно забезпечити ретельний моніторинг функції нирок. При попаданні на шкіру та слизові оболонки необхідно промити їх водою з милом.Умови відпустки з аптекЗа рецептомВідео на цю тему
1 302,00 грн
837,00 грн
Склад, форма випуску та упаковкаПорошок - 1 фл. Активна речовина: бендамустину гідрохлорид 25 мг. допоміжні речовини: маннітол – 30 мг. 25 мг – флакони з коричневого скла об'ємом (1) – пачки картонні.Опис лікарської формиПорошок для приготування концентрату для приготування розчину для інфузій; білого кольору, ліофілізований, мікрокристалічний.Фармакотерапевтична групаПротипухлинний засіб з біфункціональною алкілуючої активністю. Механізм дії переважно пов'язаний з утворенням перехресних зшивок молекул одноланцюгової та дволанцюжкової ДНК внаслідок алкілування. Внаслідок цього порушується матрична функція ДНК та її синтез. Існують також дані про те, що бендамустин має додаткові антиметаболічні властивості (ефект пуринового аналога). Антинеопластичний ефект бендамустину був підтверджений у численних дослідженнях in vitro на різних пухлинних клітинних лініях (рак молочної залози, недрібноклітинний і дрібноклітинний рак легені, рак яєчників і різні види лейкозу, а також рак товстої кишки, меланома, нирковоклітинна. мозку) та in vivo – на різних експериментальних моделях пухлин (меланома, рак молочної залози, саркома, лімфома, лейкоз та дрібноклітинний рак легені). Показано відсутність або присутність лише в незначній мірі перехресної резистентності у пухлинних клітинних лініях з різними механізмами стійкості. Це частково пояснюється взаємодією з ДНК, яка, порівняно з іншими алкілуючі засоби, триває довше (наприклад, була виявлена тільки часткова перехресна резистентність з іншими алкілуючі засоби, такими як циклофосфамід, кармустин або цисплатин). Крім того, у клінічних дослідженнях було виявлено, що не існує повної перехресної резистентності між бендамустином та антрациклінами або алкілатами.ФармакокінетикаПісля одноразової 30-хвилинної внутрішньовенної інфузії бендамустину в дозі 120 мг/м2 поверхні тіла T1/2; в бета-фазі становить 28.3 хв. Vd ;при 30-хвилинної внутрішньовенної інфузії становить 19.3 л, при подальшому систематичному введенні та досягненні рівноважної концентрації Vd ;становить від 15.8 до 20.5 л. У системному кровотоку бендамустин активно зв'язується з білками плазми (> 95%), головним чином з альбуміном. Здатність бендамустину до зв'язування з білками плазми не порушується при низьких концентраціях альбуміну в плазмі крові, у пацієнтів старше 70 років і при пізніх стадіях пухлин. Бендамустин метаболізується переважно в печінці головним чином шляхом гідролізу з утворенням моногідрокси- та дигідроксибендамустину. В утворенні гамма-гідроксибендамустину (М3) та N-десметилбендамустину (М4) у печінці задіяний ізофермент СYР1А2 цитохрому Р450. In vitro бендамустин не інгібує СУР1А4, СУР2С9/10, СУР2D6, СУР2Е1 і СУР3А4. Середнє значення загального кліренсу після 30-хвилинної внутрішньовенної інфузії препарату 12 суб'єктам у дозі 120 мг/м2; поверхні тіла склало 639.4 мл/хв. Близько 20% дози препарату екскретувалося нирками протягом 24 год. Кількість екскретованого з нирками незміненого бендамустину та його метаболітів розташовується в порядку зменшення наступним чином: моногідроксибендамустин > бендамустин > дигідроксибендамустин > окислений метаболіт > N-десметилбендамустин. З жовчю виводяться переважно полярні метаболіти. При 30-70% пухлинному ураженні печінки та незначно зниженій функції печінки (сироватковий білірубін <1.2 мг/дл), фармакокінетика не мала значних відмінностей від такої у пацієнтів з нормальною функцією печінки та нирок щодо Cmax , Tmax, AUC, T1/2 , Vd; і виведення. Фармакокінетичні параметри у пацієнтів із КК > 10 мл/хв, зокрема. які перебувають на діалізі, не відрізнялися істотно від таких у пацієнтів з нормальною функцією нирок щодо C max , Tmax, AUC, T1/2β, Vd ;і виведення. У осіб старше 18 і молодших 84 років фармакокінетичні параметри суттєво не відрізнялися.Клінічна фармакологіяПротипухлинний препарат. Алкілююча сполука.Показання до застосуванняХронічний лімфоцитарний лейкоз (ефективність застосування в терапії першої лінії порівняно з іншими хіміопрепаратами, крім хлорамбуцилу, не була встановлена). Індолентні неходжкінські лімфоми в монотерапії у пацієнтів, у яких спостерігалося прогресування на фоні або протягом 6 місяців після закінчення терапії з включенням ритуксимабу та в комбінованій терапії як терапія 1-ї лінії.Протипоказання до застосуванняПомірна та виражена печінкова недостатність, жовтяниця, кількість нейтрофілів менше 1500/мкл та/або тромбоцитів менше 75 000/мкл, хірургічні втручання менш ніж за 30 днів до початку терапії, інфекції, що особливо супроводжуються лейкоцитопенією, дитячий вік, вагітність вигодовування), підвищена чутливість до бендамустину.Вагітність та лактаціяПротипоказане застосування при вагітності та в період лактації (грудного вигодовування). Бендамустин має тератогенну та мутагенну дію. Пацієнтам на фоні терапії та як мінімум протягом 6 місяців після його закінчення слід використовувати надійні методи контрацепції. Чоловікам рекомендується вдатися до кріоконсервації сперми до початку лікування через ризик безпліддя, зумовлений застосуванням бендамустину. Застосування у дітей Протипоказаний у дитячому віці.Побічна діяЗ боку системи кровотворення: дуже часто - лейкопенія, нейтропенія, лімфоцитопенія, анемія, тромбоцитопенія; часто – кровотечі; дуже рідко – гемоліз. З боку травної системи: дуже часто – нудота, блювання, анорексія, запалення слизових оболонок ШКТ, біль у животі, диспепсія; часто – діарея, запор, гастроезофагеальний рефлюкс, сухість у роті, підвищення активності АЛТ, АСТ, ЛФ, концентрації білірубіну; дуже рідко – геморагічний езофагіт, шлунково-кишкова кровотеча. З боку серцево-судинної системи: часто - аритмія, тахікардія, зниження АТ; нечасто – випіт у порожнині перикарда; рідко – гостра судинна недостатність; дуже рідко – інфаркт міокарда, серцево-легенева недостатність, флебіт. З боку дихальної системи: часто - порушення функції дихання, кашель, задишка, свистяче дихання, назофарингіт; дуже рідко – фіброз легень, первинна атипова пневмонія. З боку нервової системи: дуже часто – головний біль, запаморочення, безсоння; часто – порушення смаку, тривожність, депресія; рідко – підвищена сонливість, афонія; дуже рідко – парестезії, периферична сенсорна невропатія, антихолінергічний синдром, атаксія, енцефаліт. Дерматологічні реакції: дуже часто - алопеція; часто – шкірний висип, свербіж шкіри, сухість шкіри, підвищена нічна пітливість, гіпергідроз; дуже рідко – еритема, дерматит, свербіж, макуло-папульозний висип. З боку кістково-м'язової системи: дуже часто – біль у спині; часто – артралгія, біль у кінцівках, біль у кістках. Алергічні реакції: часто - реакції гіперчутливості (алергічний дерматит, кропив'янка); рідко – анафілактичні/анафілактоїдні реакції; дуже рідко – анафілактичний шок. З боку статевої системи: часто - аменорея; дуже рідко – безпліддя. Місцеві реакції: часто - біль у місці ін'єкції, еритема; рідко – некроз оточуючих тканин. Інші: дуже часто – підвищення температури тіла, озноб, посилення болю, слабкість, підвищена втома, зниження маси тіла, дегідратація, приєднання вторинних інфекцій, гіперурикемія; часто – периферичні набряки, гіпокаліємія; рідко – сепсис; дуже рідко – синдром лізису пухлини. При аналізі даних безпеки залежно від статі чи раси був виявлено клінічно значимих відмінностей.Взаємодія з лікарськими засобамиАктивні метаболіти бендамустину, гамма-гідроксибендамустин (М3) та N-десметил-бендамустин (М4) утворюються під дією CYP1A2. Інгібітори CYP1A2 (наприклад, флувоксамін, ципрофлоксацин) потенційно можуть збільшити концентрацію бендамустину та зменшити концентрацію активних метаболітів у плазмі крові. Індуктори CYP1A2 (наприклад, омепразол, куріння) потенційно можуть зменшити плазмові концентрації бендамустину та збільшити концентрацію його активних метаболітів у плазмі крові. Потрібна обережність при одночасному застосуванні інгібіторів або індукторів CYP1A2 або розглянути можливість альтернативного лікування. Бендамустин у комбінації з іншими мієлосупресивними препаратами посилює ефект пригнічення кісткового мозку та токсичні властивості. Як і інші цитостатики, бендамустин пригнічує вироблення антитіл, посилюючи ризик інфекції при вакцинації.Спосіб застосування та дозиВводять внутрішньовенно. Дозу встановлюють індивідуально, залежно від показань.Запобіжні заходи та особливі вказівкиЗ обережністю слід застосовувати у пацієнтів з легкою печінковою недостатністю при порушеннях функції нирок. Пацієнти з наявністю в анамнезі серйозних кардіологічних захворювань (інфаркт міокарда, епізоди ішемії, аритмія) потребують ретельного моніторингу водно-електролітного балансу, особливо калію, та контролю ЕКГ у процесі терапії бендамустином. Лікування бендамустином слід проводити під наглядом лікаря, який має досвід роботи з протипухлинними препаратами. На тлі терапії слід регулярно, як мінімум 1 раз на тиждень контролювати показники периферичної крові та показники активності печінкових ферментів. Зниження лейкоцитів, нейтрофілів та тромбоцитів, як правило, спостерігається на 14-20 день, відновлення - через 3-5 тижнів. При використанні бендамустину відмічено зміну функції нирок, тому під час лікування необхідно забезпечити ретельний моніторинг функції нирок. При попаданні на шкіру та слизові оболонки необхідно промити їх водою з милом.Умови відпустки з аптекЗа рецептомВідео на цю тему
262,00 грн
169,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептом. . .
Склад, форма випуску та упаковкаПігулки - 1 таб. Діюча речовина: гідразину сульфат (Сегідрин®) – 60 мг; Допоміжні речовини ядра: кальцію гідрофосфат – 304 мг, повідон К-17 – 24 мг, магнію стеарат – 4 мг, кремнію діоксид колоїдний (аеросил) – 8 мг; Допоміжні речовини: Опадрай - 6,0 мг (гіпромелоза - 84,1%, тріацетин - 8,4%, тальк - 7,5%); Допоміжні речовини оболонки: Акриліз - 12,7 мг (сополімер метакрилової кислоти та етилакрилату 1:1 - 66,0%, тальк - 16,5%, барвник заліза оксид червоний (заліза [III] оксид) (Е172) - 10,7 %, алюмінієвий лак на основі барвника алюру червоний (Е129) – 2,3%, титану діоксид – 1,3%, кремнію діоксид колоїдний (аеросил) – 1,0%, натрію гідрокарбонат – 1,0%, алюмінієвий лак на основі барвника індиго кармін (Е132) – 0,7%, лаурилсульфат – 0,5%), тріацетин – 1,3 мг. По 10 таблеток у контурній осередковій упаковці з полівінілхлоридної плівки та фольги алюмінієвої друкованої лакованої; По 50 таблеток у полімерних банках з амортизатором або без кришки. По 5 блістерів або 1 баночка разом з інструкцією для медичного застосування в картонній пачці.Опис лікарської формиТаблетки, покриті плівковою оболонкою червоно-коричневого кольору, круглі, двоопуклі. На зламі білого кольору.Фармакотерапевтична групаПротипухлинний засіб.ФармакокінетикаВміст препарату Сегідрин у крові пацієнтів досягає максимуму через 2 години після прийому 60 мг (1 таблетка); через добу в сироватці крові все ще визначаються невеликі його кількості. При заборі крові через 9 годин після закінчення 30-денного курсу лікування у різних пацієнтів виявляється від 0 до 89 нг/мл Сегідрину®. Вивчення фармакокінетики Сегідрину було виконано також на безпородних інтактних щурах і тварин з саркомою 45. Препарат швидко всмоктується з шлунково-кишкового тракту; очищення від нього крові закінчується до 25-28-ї години після внутрішньошлункового введення в дозі 100 мг/кг. Максимальна концентрація препарату в крові інтактних тварин настає приблизно через 50 хвилин після введення, у пухлини (саркома 45) – через 3 години. Зареєстровано підвищене у 3-5 разів накопичення препарату у печінці, нирках та легенях у порівнянні з кров'ю, але не у пухлини; очищення інтактних органів здорових тварин та пухлини закінчується до кінця 4-х діб. Виведення препарату із сечею у здорових тварин триває до 3 діб та становить приблизно 50% від введеної кількості; у пухлини виведення препарату закінчується між першою та другою добою, причому виводиться лише 25% препарату. Об'єм розподілу препарату у інтактних щурів становить 14 мл, за наявності пухлини – 29,4 мл. Пухлини схильні до кумуляції препарату Сегідрин. Препарат Сегідрин в організмі окислюється, а його неруйнована частина виділяється із сечею, частково в ацетильованій формі (у щурів та кролів).ФармакодинамікаПрепарат Сегідрин пригнічує ріст пухлин, впливає на ряд біохімічних показників: інгібує моноамінооксидазну активність, знижує проникність мембран клітин та біомембран субклітинних структур, є інгібітором метаболізму ксенобіотиків. Препарат Сегідрин® має симптоматичну лікувальну дію при злоякісних новоутвореннях у стадіях, що далеко зайшли. Препарат Сегідрин не володіє мієлодепресивними та іншими побічними діями, характерними для багатьох інших протипухлинних препаратів.Показання до застосуванняСимптоматичне лікування місцевопоширених та дисемінованих форм злоякісних новоутворень. При цьому препарат Сегідрин надає виражену симптоматичну дію: зниження або усунення больового синдрому (аж до відмови від наркотиків), відчуття слабкості, явищ дихальної недостатності (задишки), кашлю, гарячки, поліпшення апетиту, підвищення рухової активності. Препарат Сегідрин® призначають хворим на злоякісні новоутворення в далеко зайшлих стадіях (в т.ч. у претермінальній фазі процесу).Протипоказання до застосуванняПідвищена чутливість до гідразину сульфату та інших допоміжних речовин препарату. Одночасне застосування препарату з усіма видами алкоголю та барбітуратами. Вагітність та період грудного вигодовування. Дитячий вік (у зв'язку із відсутністю досвіду застосування). З обережністю: При виражених порушеннях функції печінки та нирок препарат призначають пацієнтам з обережністю. Застосування препарату при жовтяниці, викликаної метастазами в печінку (особливо обтураційної), не протипоказане.Вагітність та лактаціяБезпека застосування препарату Сегідрин при вагітності та в період грудного вигодовування не вивчена, тому препарат протипоказаний до застосування при вагітності та в період грудного вигодовування.Побічна діяМожливі диспептичні явища (нудота, блювання, відрижка), що швидко проходять при зниженні дози або короткочасній (дво-, триденній) перерві в лікуванні. Рідкісні ускладнення - безсоння, загальне збудження, не різко виражені і минущі явища поліневриту. При диспептичних явищах призначають внутрішньо в'яжучі та протизапальні засоби (настій ромашки, ромазулан, вікаліну), спазмолітики та антиеметики. При нейротоксичних ефектах доцільно застосування піридоксину гідрохлориду (5% розчин вітаміну В6 по 1 мл внутрішньом'язово 1-2 рази на день), тіаміну хлориду (вітаміну В1), полівітамінних препаратів внутрішньо та внутрішньовенного введення 20-40% розчину декстрози (глюкози).Взаємодія з лікарськими засобамиОдночасний прийом препарату Сегідрин з барбітуратами, етанолом, транквілізаторами, антипсихотичними лікарськими препаратами (нейролептиками) може призвести до різкого посилення токсичності препарату Сегідрин. В експериментах на лабораторних тваринах, у разі попереднього прийому препарату Сегідрин®, ефективність лікування багатьма протипухлинними препаратами збільшується (виняток - циклофосфамід).Спосіб застосування та дозиПрепарат Сегідрин призначають внутрішньо за 1-2 години до або через 1-2 години після їди або прийому інших препаратів. Дорослі приймають препарат по 1 таблетці 3 десь у день. Курсова доза – 100 таблеток. При незадовільній переносимості добову дозу знижують до 2 таблеток на день. Доза препарату на курс лікування може не змінюватися. Повторний курс лікування препаратом Сегідрин проводиться з інтервалом не менше 14 днів. Кількість курсів не обмежується, при цьому інтервали між курсами збільшуються на 1-2 тижні.ПередозуванняВипадків передозування препарату Сегідрин не описано.Запобіжні заходи та особливі вказівкиЛікування препаратом Сегідрин слід проводити під наглядом лікаря, який має досвід застосування протипухлинних препаратів. Необхідно виключити спільне вживання з препаратом Сегідрин® напоїв, що містять етанол, а також продуктів, багатих тираміном: сир, родзинки, консервовані продукти, ковбаси, йогурти. З огляду на відсутність мієлотоксичності, препарат Сегідрин застосовують хворим з цитопенією, що виникла в результаті променевої терапії та хіміотерапії. Вплив на здатність до керування автотранспортом та управління механізмами Відсутня інформація щодо впливу препарату Сегідрин на швидкість реакції при керуванні автотранспортом та зайнятті іншими потенційно небезпечними видами діяльності, які вимагають підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови відпустки з аптекЗа рецептомВідео на цю тему
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
910,00 грн
871,00 грн
Склад, форма випуску та упаковкаКонцентрат - 1 мл: Активна речовина: Паклітаксел 6 мг. Допоміжні речовини: безводна лимонна кислота - 2 мг, макроголгліцерол рицинолеат (Cremophor® EL) - 527 мг, етанол абсолютний - до 920 мг (екв. 1 мл). 5 мл - флакони скляні (1) - пачки картонні.Опис лікарської формиКонцентрат для приготування розчину для інфузій трохи в'язкий, прозорий, від безбарвного до блідо-жовтого кольору.Фармакотерапевтична групаПротипухлинний препарат.ФармакокінетикаПри внутрішньовенному введенні протягом 3 годин у дозі 135 мг/м2 C max становить 2170 нг/мл, AUC - 7952 нг/год/мл; при введенні тієї ж дози протягом 24 год - 195 нг/мл та 6300 нг/ч/мл відповідно. C max і AUC дозозалежні: при 3 годинних інфузіях збільшення дози до 175 мг/м2 призводить до підвищення цих параметрів на 68% та 89%, відповідно, при 24 годинному – на 87% та 26% відповідно. При повторних інфузіях не кумулює. Зв'язок із білками плазми – 88-98%. Час напіврозподілу з крові у тканині – 30 хв. Легко проникає та адсорбується тканинами, накопичується переважно у печінці, селезінці, підшлунковій залозі, шлунку, кишечнику, серці, м'язах. Метаболізується в печінці шляхом гідроксилювання за участю ізоферментів цитохрому Р450 CYP2D8 (з утворенням метаболіту - 6-альфа-гідроксипаклітаксел) та CYP3CA4 (з утворенням метаболітів 3-пара-гідроксипаклітаксел та 6-альфа, 3-пара-ди). T1/2 та загальний кліренс варіабельні та залежать від дози та тривалості внутрішньовенного введення: 13.1-52.7 год та 12.2-23.8 л/год/м2, відповідно. 90% препарату виводиться із жовчю у вигляді метаболітів. У невеликій кількості (від 1.3 до 12.6%, залежно від рівня введеної дози) виводиться у незміненому вигляді із сечею.ФармакодинамікаСиндаксел (паклітаксел) є протипухлинним препаратом природного походження, що отримується напівсинтетичним шляхом з рослини Taxus Baccata. Механізм дії пов'язаний зі здатністю стимулювати "складання" мікротрубочок з димерних молекул тубуліна, стабілізувати їх структуру та гальмувати динамічну реорганізацію в інтерфазі, що порушує мітотичну функцію клітини. Викликає дозозалежне пригнічення кістковомозкового кровотворення. Але експериментальним даним має мутагенні та ембріотоксичні властивості, викликає зниження репродуктивної функції.Показання до застосуванняРак яєчників (терапія першої лінії хворих з поширеною формою захворювання або залишковою пухлиною (більше 1 см) після лапаротомії (у комбінації з цисплатином) та терапія другої лінії при метастазах після стандартної терапії, що не дала позитивного результату); рак молочної залози (наявність уражених лімфатичних вузлів після стандартної комбінованої терапії (ад'ювантне лікування); після рецидиву захворювання, протягом б місяців після початку ад'ювантної терапії – терапія першої лінії; метастатичний рак молочної залози після неефективної стандартної терапії – терапія другої лінії); недрібноклітинний рак легень (терапія першої лінії хворих, яким не планується проведення хірургічного лікування та/або променевої терапії (у комбінації з цисплатином). саркома Капоші у хворих на СНІД (терапія другої лінії, після неефективної терапії ліпосомальними антрациклінами)Протипоказання до застосуванняВагітність та період годування груддю; вихідний вміст нейтрофілів менше 1500/мкл у пацієнтів із солідними пухлинами; вихідне (або зареєстроване в процесі лікування) вміст нейтрофілів менше 1000/мкл у пацієнтів з саркомою Капоші у хворих на СНІД; підвищена чутливість до препарату, а також інших препаратів, лікарська форма яких включає поліоксіетильовану касторову олію. З обережністю: тромбоцитопенія (менше 100000/мкл), печінкова недостатність, гострі інфекційні захворювання (в т.ч. лишай, вітряна віспа, герпес), тяжкий перебіг ішемічної хвороби серця, інфаркт міокарда (в анамнезі),Вагітність та лактаціяЗастосування у педіатрії. Безпека та ефективність препарату Синдаксел у дітей не встановлена.Побічна діяЧастота та виразність побічних ефектів носять дозозалежний характер. З боку органів кровотворення: нейтропенія, тромбоцитопенія, анемія. Пригнічення функції кісткового мозку, головним чином гранулоцитарного паростка, було основним токсичним ефектом, що обмежує дозу препарату. Максимальне зниження рівня нейтрофілів зазвичай спостерігається на 8-11 день, нормалізація настає на 22 день. Алергічні реакції: у перші години після введення Синдаксела можуть спостерігатися реакції підвищеної чутливості, що виявляються бронхоспазмом, зниженням артеріального тиску, болями за грудиною, припливами крові до обличчя, шкірними висипаннями, генералізованою кропив'янкою, ангіоневротичним набряком. Описані поодинокі випадки ознобу та болю у спині. З боку серцево-судинної системи: зниження артеріального тиску, рідше підвищення артеріального тиску, брадикардія, можливі тахікардія, атріовентрикулярна блокада, зміни на ЕКГ, тромбоз судин та тромбофлебіт. З боку дихальної системи: інтерстиціальна пневмонія, фіброз легень, емболія легеневої артерії, а також частіший розвиток променевого пневмоніту у хворих, що одночасно проходять курс променевої терапії. З боку нервової системи: головним чином парестезії. Рідко – судомні напади типу grand mal, порушення зору, атаксія, енцефалопатія, вегетативна нейропатія, що проявляється паралітичною непрохідністю кишечника та ортостатичною гіпотонією. З боку кістково-м'язової системи: артралгія, міалгія. З боку травної системи: нудота, блювання, діарея, мукозити, анорексія, запор. Поодинокі повідомлення про гостру кишкову непрохідність, перфорацію кишечника, тромбоз брижової артерії, ішемічний коліт. З боку функції печінки: збільшення активності "печінкових" трансаміназ (частіше ACT), лужної фосфатази та білірубіну у сироватці крові. Описано випадки розвитку гепатонекрозу та печінкової енцефалопатії. З боку шкіри та шкірних придатків: алопеція, рідко порушення пігментації або знебарвлення нігтьового ложа. Місцеві реакції: больові відчуття, набряк, еритема, індурація та пігментація шкіри у місці ін'єкції; екстравазація може викликати запалення та некроз підшкірної клітковини. Інші: астенія та загальне нездужання.Взаємодія з лікарськими засобамиЦисплатин знижує загальний кліренс Сіндаксела на 20% (при цьому більш виражена мієлосупресія спостерігається у разі коли Синдаксел вводять після цисплатину). Одночасне застосування з циметидином, ранітидином, дексаметазоном або димедролом не впливає на зв'язування Сіндакселу з білками плазми. Інгібітори мікросомального окиснення (в т.ч. кетоконазол, верапаміл, діазепам, хінідин, циклоспорин та ін) пригнічують метаболізм Сіндаксела. Поліоксіетильована рицинова олія, що входить до складу препарату Синдаксел, може викликати екстракцію ДЕГП [ді-(2-гексил)фталату] з пластифікованих ПВХ контейнерів, причому ступінь вимивання ДЕГП збільшується при збільшенні концентрації розчину і з часом.Спосіб застосування та дозиДля попередження тяжких реакцій підвищеної чутливості всім хворим повинна проводитися премедикація з використанням глюкокортикостероїдів, антигістамінних препаратів і антагоністів Н2-гістамінових рецепторів: 20 мг дексаметазону (або його еквівалент) всередину приблизно за 12 і 6 годин. ) внутрішньовенно та 300 мг циметидину або 50 мг ранитидину внутрішньовенно за 30-60 хв до введення Сіндакселу. При виборі режиму та доз у кожному індивідуальному випадку слід керуватися даними спеціалізованої літератури. Синдаксел вводиться внутрішньовенно у вигляді 3-х годинної або 24-х годинної інфузії в дозі 135-175 мг/м2 з інтервалом між курсами 3 тижні. Препарат застосовується у вигляді монотерапії або у комбінації з цисплатином (рак яєчників та недрібноклітинний рак легень) або доксорубіцином (рак молочної залози). Рекомендована доза Синдакселу для лікування Саркоми Капоші у хворих зі СНІДом становить 100 мг/м2 у вигляді 3-х годинної інфузії кожні 2 тижні. Введення препарату Синдаксел не слід повторювати доти, доки вміст нейтрофілів не становитиме принаймні 1500/мкл крові, а вміст тромбоцитів – принаймні 100000/мкл крові. Хворим, у яких після введення Синдаксела спостерігалася виражена нейтропенія (зміст нейтрофілів <500/мкл крові протягом 7 днів або більше тривалого часу) або важка форма периферичної нейропатії під час подальших курсів лікування дозу Сіндаксела слід знизити на 20%. Розчин препарату готують безпосередньо перед введенням, розводячи концентрат 0.9% розчином хлориду натрію, або 5% розчином декстрози, або 5% розчином декстрози в 0.9% розчині натрію хлориду для ін'єкцій,або 5% розчином декстрози у розчині Рінгера до кінцевої концентрації від 0.3 до 1.2 мг/мл. Приготовлені розчини можуть опалесцювати через присутню у складі лікарської форми основи-носія, причому після фільтрування опалесценція розчину зберігається. При приготуванні, зберіганні та введенні препарату паклітаксел слід користуватись обладнанням, яке не містить деталей із ПВХ. Паклітаксел слід вводити через систему з вбудованим мембранним фільтром (розмір часу не більше 0.22 мікрон).ПередозуванняСимптоми: аплазія кісткового мозку, периферична пейропатія, мукозити. Лікування: симптоматичне. Антидот до паклітакселу не відомий.Запобіжні заходи та особливі вказівкиЗастосування Синдаксела має здійснюватися під наглядом лікаря, який має досвід роботи з протипухлинними хіміотерапевтичними препаратами. Якщо Синдаксел використовується в комбінації з цисплатином, слід вводити Синдаксел, а потім цисплатин. Під час лікування необхідно регулярно контролювати картину периферичної крові, АТ, ЧСС та кількість дихань (особливо протягом першої години інфузії), ЕКГ-контроль (до початку та в процесі лікування). У разі розвитку тяжких реакцій гіперчутливості вливання Синдакселу слід негайно припинити і почати симптоматичне лікування, причому вводити препарат повторно не слід. У разі розвитку порушень атріовентрикулярної провідності при повторних введеннях необхідно проводити безперервний кардіомоніторинг. Пацієнтам під час лікування Синдакселом та принаймні протягом 3-х місяців після закінчення терапії слід використовувати надійні методи контрацепції. У період лікування необхідно утримуватися від занять потенційно небезпечними видами діяльності, що вимагають підвищеної концентрації уваги та швидкості психомоторних реакцій. Синдаксел є цитотоксичною речовиною, при роботі з якою необхідно бути обережними, користуватися рукавичками і уникати його попадання на шкіру або слизові оболонки, які у разі контакту з препаратом необхідно ретельно промити милом і водою або (очі) великою кількістю води.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
2 142,00 грн
2 099,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептом. . .
Склад, форма випуску та упаковкаПігулки - 1 таб. Активна речовина: Анастрозол 1 мг. Допоміжні речовини: алюмометасилікат магнію 9 мг, кроскармеллозу натрію 3 мг, кремнію діоксид колоїдний 3 мг, магнію стеарат 0.5 мг, лудипрес 83.5 мг. Склад плівкової оболонки: Опадрай II білий 85F48105 (спирт полівініловий від 35 до 49%, тальк від 9.8 до 25%, макрогол 3350 від 7.35 до 35.2%, діоксид титану від 15.15 до 30%). 30 пігулок в упаковці.Опис лікарської формиТаблетки, покриті плівковою оболонкою білого кольору, круглі, двоопуклі, на поперечному розрізі ядро білого кольору.Фармакотерапевтична групаПротипухлинний засіб. Селективний нестероїдний інгібітор ароматази. У постменопаузі естрадіол здебільшого утворюється з естрону, який продукується в периферичних тканинах шляхом перетворення з андростендіону (за участю ферменту ароматази). Зниження рівня циркулюючого естрадіолу має терапевтичний ефект у жінок із раком молочної залози. У постменопаузі анастрозол у добовій дозі 1 мг спричиняє зниження рівня естрадіолу на 80%. Анастрозол не має прогестагенної, андрогенної та естрогенної активності; у терапевтичних дозах не впливає на секрецію кортизолу та альдостерону.ФармакокінетикаПісля прийому внутрішньо анастрозол швидко абсорбується із ШКТ. C max у плазмі досягається протягом 2 год (натще). Їжа дещо зменшує швидкість, але не ступінь всмоктування. Зв'язування із білками плазми становить 40%. Відомостей про кумуляцію немає. Метаболізм анастрозолу здійснюється N-деалкілуванням, гідроксилюванням і глюкуронізацією. Триазол, основний метаболіт, що визначається у плазмі та сечі, не інгібує ароматазу. Анастрозол та його метаболіти виводяться, переважно, із сечею, (менше 10% – у незміненому вигляді), протягом 72 годин після введення одноразової дози. T1/2 із плазми - 40-50 год. Кліренс анастрозолу після прийому внутрішньо у добровольців зі стабілізованим цирозом печінки або порушенням функції нирок не відрізняється від кліренсу, який визначається у здорових добровольців. Фармакокінетика анастрозолу у жінок у постменопаузі не змінюється.Клінічна фармакологіяПротипухлинний препарат. Інгібітор ароматази.Показання до застосуванняРак молочної залози у постменопаузі.Протипоказання до застосуванняПеріод пременопаузи, виражена ниркова недостатність (КК менше 20 мл/хв), помірна та виражена печінкова недостатність, вагітність, лактація, дитячий вік, підвищена чутливість до анастрозолу.Вагітність та лактаціяПротипоказаний при вагітності та в період лактації. Застосування у дітей Протипоказання: дитячий вік.Побічна діяЗ боку ендокринної системи: "припливи", сухість піхви та витончення волосся. З боку травної системи: анорексія, нудота, блювання, діарея. У пацієнток з поширеним раком молочної залози здебільшого з метастазами в печінку відзначалися підвищення рівня ГГТ, рідше – ЛФ. З боку центральної нервової системи: астенія, сонливість, головний біль. З боку обміну речовин: невелике зростання рівня загального холестерину. Алергічні реакції: шкірний висип.Взаємодія з лікарськими засобамиАнастрозол знижує ефективність естрогену. Клінічні дослідження показали, що при одночасному застосуванні анастрозолу з антипірином та циметидином лікарська взаємодія, зумовлена індукцією мікросомальних ферментів печінки, є малоймовірною.Спосіб застосування та дозиВсередину – по 1 мг 1 раз на добу.Запобіжні заходи та особливі вказівкиУ разі невизначеності гормонального статусу пацієнтки, стан менопаузи необхідно підтвердити додатковими біохімічними дослідженнями. Безпека застосування анастрозолу у пацієнтів із помірними порушеннями функції печінки не встановлена. Анастрозол не слід застосовувати одночасно з естрогенами. Вплив на здатність до керування автотранспортом та управління механізмами У період лікування не слід виконувати роботу, яка потребує високої концентрації уваги та швидких психомоторних реакцій.Умови відпустки з аптекЗа рецептомВідео на цю тему
452,00 грн
422,00 грн
Склад, форма випуску та упаковкаКонцентрат - 1 мл: Активна речовина: Паклітаксел 6 мг. Допоміжні речовини: лимонна кислота безводна – 2 мг, макроголгліцерол рицинолеат (Cremophor®; EL) – 527 мг, етанол абсолютний – до 920 мг (екв. 1 мл). 5 мл - флакони скляні (1) - пачки картонні.Опис лікарської формиКонцентрат для приготування розчину для інфузій; злегка в'язкий, прозорий, від безбарвного до блідо-жовтого кольору.Фармакотерапевтична групаСиндаксел (паклітаксел) є протипухлинним препаратом природного походження, що отримується напівсинтетичним шляхом з рослини Taxus Baccata. Механізм дії пов'язаний зі здатністю стимулювати "складання" мікротрубочок з димерних молекул тубуліна, стабілізувати їх структуру та гальмувати динамічну реорганізацію в інтерфазі, що порушує мітотичну функцію клітини. Викликає дозозалежне пригнічення кістковомозкового кровотворення. Але експериментальним даним має мутагенні та ембріотоксичні властивості, викликає зниження репродуктивної функції.ФармакокінетикаПри внутрішньовенному введенні протягом 3 годин у дозі 135 мг/м2; C max ; становить 2170 нг/мл, AUC - 7952 нг/год/мл; при введенні тієї ж дози протягом 24 год - 195 нг/мл та 6300 нг/ч/мл відповідно. C max ;і AUC дозозалежні: при 3 годинної інфузії збільшення дози до 175 мг/м2 ;приводить до підвищення цих параметрів на 68% і 89%, відповідно, при 24 годинному - на 87% і 26%, відповідно. При повторних інфузіях не кумулює. Зв'язок із білками плазми – 88-98%. Час напіврозподілу з крові у тканині – 30 хв. Легко проникає та адсорбується тканинами, накопичується переважно у печінці, селезінці, підшлунковій залозі, шлунку, кишечнику, серці, м'язах. Метаболізується в печінці шляхом гідроксилювання за участю ізоферментів цитохрому Р450 CYP2D8 (з утворенням метаболіту - 6-альфа-гідроксипаклітаксел) та CYP3CA4 (з утворенням метаболітів 3-пара-гідроксипаклітаксел та 6-альфа, 3-пара-ди). T1/2 ;і загальний кліренс варіабельні та залежать від дози та тривалості внутрішньовенного введення: 13.1-52.7 год та 12.2-23.8 л/год/м2, відповідно. 90% препарату виводиться із жовчю у вигляді метаболітів. У невеликій кількості (від 1.3 до 12.6%, залежно від рівня введеної дози) виводиться у незміненому вигляді із сечею.Клінічна фармакологіяПротипухлинний препарат.Показання до застосуванняРак яєчників (терапія першої лінії хворих з поширеною формою захворювання або залишковою пухлиною (більше 1 см) після лапаротомії (у комбінації з цисплатином) та терапія другої лінії при метастазах після стандартної терапії, що не дала позитивного результату); рак молочної залози (наявність уражених лімфатичних вузлів після стандартної комбінованої терапії (ад'ювантне лікування); після рецидиву захворювання, протягом б місяців після початку ад'ювантної терапії – терапія першої лінії; метастатичний рак молочної залози після неефективної стандартної терапії – терапія другої лінії); недрібноклітинний рак легень (терапія першої лінії хворих, яким не планується проведення хірургічного лікування та/або променевої терапії (у комбінації з цисплатином). саркома Капоші у хворих на СНІД (терапія другої лінії, після неефективної терапії ліпосомальними антрациклінами)Протипоказання до застосуванняВагітність та період годування груддю; вихідний вміст нейтрофілів менше 1500/мкл у пацієнтів із солідними пухлинами; вихідне (або зареєстроване в процесі лікування) вміст нейтрофілів менше 1000/мкл у пацієнтів з саркомою Капоші у хворих на СНІД; підвищена чутливість до препарату, а також інших препаратів, лікарська форма яких включає поліоксіетильовану касторову олію. З обережністю: ;тромбоцитопенія (менше 100000/мкл), печінкова недостатність, гострі інфекційні захворювання (в т.ч. оперізуючий лишай, вітряна віспа, герпес), тяжкий перебіг ішемічної хвороби серця, інфаркт міокарда (в анамнезі).Вагітність та лактаціяЗастосування у педіатрії. Безпека та ефективність препарату Синдаксел у дітей не встановлена.Побічна діяЧастота та виразність побічних ефектів носять дозозалежний характер. З боку органів кровотворення: ; нейтропенія, тромбоцитопенія, анемія. Пригнічення функції кісткового мозку, головним чином гранулоцитарного паростка, було основним токсичним ефектом, що обмежує дозу препарату. Максимальне зниження рівня нейтрофілів зазвичай спостерігається на 8-11 день, нормалізація настає на 22 день. Алергічні реакції: у перші години після введення Синдаксела можуть спостерігатися реакції підвищеної чутливості, що виявляються бронхоспазмом, зниженням артеріального тиску, болями за грудиною, припливами крові до обличчя, шкірними висипаннями, генералізованою кропив'янкою, ангіоневротичним набряком. Описані поодинокі випадки ознобу та болю у спині. З боку серцево-судинної системи: зниження АТ, рідше підвищення АТ, брадикардія, можливі тахікардія, атріовентрикулярна блокада, зміни на ЕКГ, тромбоз судин і тромбофлебіт. З боку дихальної системи: інтерстиціальна пневмонія, фіброз легень, емболія легеневої артерії, а також частіший розвиток променевого пневмоніту у хворих, що одночасно проходять курс променевої терапії. З боку нервової системи: головним чином парестезії. Рідко – судомні напади типу grand mal, порушення зору, атаксія, енцефалопатія, вегетативна нейропатія, що проявляється паралітичною непрохідністю кишечника та ортостатичною гіпотонією. З боку кістково-м'язової системи: ; артралгія, міалгія. З боку травної системи: нудота, блювання, діарея, мукозити, анорексія, запор. Поодинокі повідомлення про гостру кишкову непрохідність, перфорацію кишечника, тромбоз брижової артерії, ішемічний коліт. З боку функції печінки: збільшення активності "печінкових" трансаміназ (частіше ACT), лужної фосфатази і білірубіну в сироватці крові. Описано випадки розвитку гепатонекрозу та печінкової енцефалопатії. З боку шкіри та шкірних придатків: алопеція, рідко порушення пігментації або знебарвлення нігтьового ложа. Місцеві реакції: больові відчуття, набряк, еритема, індурація та пігментація шкіри в місці ін'єкції; екстравазація може викликати запалення та некроз підшкірної клітковини. Інші: ; астенія та загальне нездужання.Взаємодія з лікарськими засобамиЦисплатин знижує загальний кліренс Сіндаксела на 20% (при цьому більш виражена мієлосупресія спостерігається у разі коли Синдаксел вводять після цисплатину). Одночасне застосування з циметидином, ранітидином, дексаметазоном або димедролом не впливає на зв'язування Сіндакселу з білками плазми. Інгібітори мікросомального окиснення (в т.ч. кетоконазол, верапаміл, діазепам, хінідин, циклоспорин та ін) пригнічують метаболізм Сіндаксела. Поліоксіетильована рицинова олія, що входить до складу препарату Синдаксел, може викликати екстракцію ДЕГП [ді-(2-гексил)фталату] з пластифікованих ПВХ контейнерів, причому ступінь вимивання ДЕГП збільшується при збільшенні концентрації розчину і з часом.Спосіб застосування та дозиДля попередження тяжких реакцій підвищеної чутливості всім хворим повинна проводитися премедикація з використанням глюкокортикостероїдів, антигістамінних препаратів і антагоністів Н2-гістамінових рецепторів: 20 мг дексаметазону (або його еквівалент) всередину приблизно за 12 і 6 годин. ) внутрішньовенно та 300 мг циметидину або 50 мг ранитидину внутрішньовенно за 30-60 хв до введення Сіндакселу. При виборі режиму та доз у кожному індивідуальному випадку слід керуватися даними спеціалізованої літератури. Синдаксел вводиться внутрішньовенно у вигляді 3-х годинної або 24-х годинної інфузії в дозі 135-175 мг/м2 з інтервалом між курсами 3 тижні. Препарат застосовується у вигляді монотерапії або у комбінації з цисплатином (рак яєчників та недрібноклітинний рак легень) або доксорубіцином (рак молочної залози). Рекомендована доза препарату Синдаксел для лікування Саркоми Капоші у хворих зі СНІДом становить 100 мг/м2 у вигляді 3-х годинної інфузії кожні 2 тижні. Введення препарату Синдаксел не слід повторювати доти, доки вміст нейтрофілів не становитиме принаймні 1500/мкл крові, а вміст тромбоцитів – принаймні 100000/мкл крові. Хворим, у яких після введення Синдаксела спостерігалася виражена нейтропенія (зміст нейтрофілів <500/мкл крові протягом 7 днів або більше тривалого часу) або важка форма периферичної нейропатії під час подальших курсів лікування дозу Сіндаксела слід знизити на 20%. Розчин препарату готують безпосередньо перед введенням, розводячи концентрат 0.9% розчином хлориду натрію, або 5% розчином декстрози, або 5% розчином декстрози в 0.9% розчині натрію хлориду для ін'єкцій,або 5% розчином декстрози у розчині Рінгера до кінцевої концентрації від 0.3 до 1.2 мг/мл. Приготовлені розчини можуть опалесцювати через присутню у складі лікарської форми основи-носія, причому після фільтрування опалесценція розчину зберігається. При приготуванні, зберіганні та введенні препарату паклітаксел слід користуватись обладнанням, яке не містить деталей із ПВХ. Паклітаксел слід вводити через систему з вбудованим мембранним фільтром (розмір часу не більше 0.22 мікрон).ПередозуванняСимптоми: аплазія кісткового мозку, периферична пейропатія, мукозити. Лікування: симптоматичне. Антидот до паклітакселу не відомий.Запобіжні заходи та особливі вказівкиЗастосування Синдаксела має здійснюватися під наглядом лікаря, який має досвід роботи з протипухлинними хіміотерапевтичними препаратами. Якщо Синдаксел використовується в комбінації з цисплатином, слід вводити Синдаксел, а потім цисплатин. Під час лікування необхідно регулярно контролювати картину периферичної крові, АТ, ЧСС та кількість дихань (особливо протягом першої години інфузії), ЕКГ-контроль (до початку та в процесі лікування). У разі розвитку тяжких реакцій гіперчутливості вливання Синдакселу слід негайно припинити і почати симптоматичне лікування, причому вводити препарат повторно не слід. У разі розвитку порушень атріовентрикулярної провідності при повторних введеннях необхідно проводити безперервний кардіомоніторинг. Пацієнтам під час лікування Синдакселом та принаймні протягом 3-х місяців після закінчення терапії слід використовувати надійні методи контрацепції. У період лікування необхідно утримуватися від занять потенційно небезпечними видами діяльності, що вимагають підвищеної концентрації уваги та швидкості психомоторних реакцій. Синдаксел є цитотоксичною речовиною, при роботі з якою необхідно бути обережними, користуватися рукавичками і уникати його попадання на шкіру або слизові оболонки, які у разі контакту з препаратом необхідно ретельно промити милом і водою або (очі) великою кількістю води.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептом
82 521,00 грн
171,00 грн
Склад, форма випуску та упаковкаТаблетки, покриті плівковою оболонкою - 1 табл. активна речовина: регорафеніб – 40 мг; допоміжні речовини: МКЦ – 100 мг; кроскармелоза натрію – 154 мг; магнію стеарат – 3,6 мг; повідон 25 - 160 мг; кремнію діоксид колоїдний – 2,4 мг; оболонка плівкова: Opadry II™ 85G35294 рожевий (заліза оксид червоний Е172 - 0,0648 мг, заліза оксид жовтий Е172 - 0,0732 мг, лецитин - 2,28 мг, полівініловий спирт, частково гідролізований -5,28 мг, ,4 мг, титану діоксид Е171 - - 2,28 мг) - 12 мг. Пігулки, покриті плівковою оболонкою, 40 мг. За 28 табл. з вологопоглиначем у непрозорому флаконі білого кольору з ПЕВП з кришкою, що загвинчується, з герметизуючою вставкою і пристроєм проти розкриття флакона дітьми. 1 або 3 фл. поміщені у картонну пачку.Опис лікарської формиОвальні пігулки, покриті плівковою оболонкою, світло-рожевого кольору, на одному боці методом видавлювання нанесено «40», з іншого боку — «BAYER».Фармакотерапевтична групаПротипухлинний.ФармакокінетикаВсмоктування. Після прийому таблеток регорафенібу його середня відносна біодоступність у порівнянні з розчином для внутрішнього прийому становить 69-83%. Середнє значення Cmax регорафенібу в плазмі становить близько 2,5 мг/л приблизно через 3-4 години після одноразової пероральної дози регорафенібу 160 мг (4 табл. по 40 мг). Найбільша концентрація регорафенібу та його основних фармакологічно активних метаболітів М-2 (N-оксид) та М-5 (N-оксид та N-дезметил) досягається після прийому сніданку з низьким вмістом жирів у порівнянні з прийомом після сніданку з високим вмістом жирів або прийомом натще. У порівнянні з прийомом натще експозиція регорафенібу збільшується на 48% - при прийомі після сніданку з високим вмістом жирів і на 36% - при прийомі після сніданку з низьким вмістом жирів. У порівнянні з прийомом натще експозиція метаболітів М-2 і М-5 вище при прийомі регорафенібу після сніданку з низьким вмістом жирів і нижче при прийомі після сніданку з високим вмістом жирів. Розподіл. AUC демонструє кілька піків як для регорафенібу, так і для його основних циркулюючих метаболітів протягом 24 годин після прийому дози, що пов'язано з печінково-кишковою рециркуляцією препарату. Зв'язок регорафенібу з білками плазми in vitro високий і становить 99,5%. Метаболізм. Метаболізм регорафенібу здійснюється головним чином у печінці шляхом окислення, опосередкованого ізоферментом CYP3A4, а також шляхом глюкуронування, опосередкованого UGT1A9. У плазмі виявляються два основних та шість другорядних метаболітів регорафенібу. Основні циркулюючі в плазмі крові метаболіти регорафенібу М-2 (N-оксид) і М-5 (N-оксид і N-дезметил) мають фармакологічну активність і їх Css, подібні до Css регорафенібу. In vitro зв'язок М-2 та М-5 з білками крові вищий, ніж у регорафенібу і становить 99,8 та 99,95% відповідно. Метаболіти можуть бути відновлені та гідролізовані мікрофлорою ШКТ, при цьому можливе повторне всмоктування некон'югованого препарату та його метаболітів (печінково-кишкова рециркуляція). Виведення. T1/2 регорафенібу та його метаболіту М-2 з плазми становить від 20 до 30 годин після прийому внутрішньо. Середній T1/2 метаболіту М-5 становить близько 60 годин (40-100 годин). Приблизно 90% дози радіоактивного препарату виводяться протягом 12 днів після його прийому, при цьому 71% виводиться через кишечник (47% у вигляді вихідної сполуки і 24% у вигляді метаболітів) і близько 19% нирками у вигляді глюкуронідів. У рівноважному стані виведення глюкуронідів нирками зменшується та становить менше 10%. Вихідна сполука, виявлена в калових масах, може бути продуктом шлунково-кишкового розщеплення глюкуронідів або продуктом відновлення метаболіту М-2 (N-оксиду), або залишком неабсорбованого препарату. Лінійність/нелінійність. Системна дія регорафенібу при Css зростає пропорційно дозі при дозі до 60 мг і менш пропорційно при дозах понад 60 мг. Накопичення препарату при Css приблизно в 2 рази перевищує концентрацію у плазмі, яка відповідає T1/2 та частоті прийому ЛЗ. Після перорального прийому регорафенібу у дозі 160 мг його середня Css у плазмі досягає 3,9 мг/л (8,1 мкмоль). Співвідношення Cmax і Cmin регорафенібу у плазмі становить менше 2. Для обох метаболітів М-2 та М-5 властиве нелінійне накопичення у плазмі крові. Після одноразового прийому регорафенібу концентрації метаболітів М-2 та М-5 набагато нижчі, ніж у вихідної сполуки. Css М-2 і М-5 можна порівняти з Css регорафенібу. Фармакокінетика у різних груп пацієнтів Порушення функції печінки. У пацієнтів з легким (клас А за класифікацією Чайлд-Пью) або помірним (клас В за класифікацією Чайлд-Пью) ступенем печінкової недостатності, фармакокінетичні параметри регорафенібу були такими ж, як у пацієнтів з нормальною функцією печінки. У пацієнтів з тяжким ступенем печінкової недостатності (клас З класифікації Чайлд-П'ю) фармакокінетика регорафенібу не вивчена. Оскільки печінка має велике значення у виведенні регорафенібу, у пацієнтів із тяжким порушенням функції печінки можливе посилення дії препарату. Порушення функції нирок. У пацієнтів з легким та середнім ступенем ниркової недостатності експозиція регорафенібу та його метаболітів М-2 та М-5 у рівноважному стані є такою самою, як у пацієнтів з нормальною функцією нирок. У пацієнтів з тяжким ступенем ниркової недостатності або термінальною стадією ниркової недостатності фармакокінетика регорафенібу не вивчена. Літній вік. Вплив віку на фармакокінетику регорафенібу у пацієнтів віком від 29 до 85 років не виявлено. Підлога. Не виявлено відмінностей у фармакокінетиці регорафенібу залежно від статі. Етнічна приналежність. Не виявлено відмінностей у фармакокінетичних параметрах регорафенібу залежно від приналежності до етнічної групи. Електрофізіологія серця/подовження QT. У пацієнтів з онкологічними захворюваннями не було виявлено подовження інтервалу QT у рівноважному стані при прийомі регорафенібу у дозі 160 мг.ФармакодинамікаМеханізм дії. Регорафеніб є інгібітором численних протеїнкіназ, включаючи кінази, що беруть участь в ангіогенезі пухлини (VEGFR -1,-2,-3, TIE2), онкогенезі (KIT, RET, RAF-1, BRAF, BRAFF600E), а також входять до складу мікро PDGFR, FGFR). Зокрема, регорафеніб інгібує мутантну кіназу KIT, ключовий онкогенний фактор у розвитку стромальних пухлин ШКТ. Завдяки цьому регорафеніб блокує проліферацію пухлинних клітин. У доклінічних дослідженнях було показано, що регорафеніб має виражену протипухлинну дію на широкому спектрі пухлинних моделей, включаючи колоректальний рак та гастроінтестинальні стромальні пухлини. Ефект препарату пов'язаний з його антиангіогенним та антипроліферативним впливом. Крім того, регорафеніб показує антиметастатичну дію in vivo. Основні метаболіти препарату в організмі людини (М-2 та М-5) за своєю ефективністю на моделях in vitro та in vivo можна порівняти з регорафенібом.Показання до застосуванняметастатичний колоректальний рак у пацієнтів, яким уже проводилася або не показана хіміотерапія фторпіримідиновими препаратами, терапія, спрямована проти судинного ендотеліального фактора росту (VEGF) та терапія, спрямована проти рецепторів епідермального фактора росту (EGFR) при дикому типі KRAS; неоперабельні або метастатичні гастроінтестинальні стромальні пухлини у пацієнтів при прогресуванні на терапії іматинібом та сунітінібом або непереносимості даного виду лікування.Протипоказання до застосуванняпідвищена чутливість до регорафенібу або будь-якого іншого компонента, що входить до складу препарату; тяжкий ступінь печінкової недостатності (клас З класифікації Чайлд-П'ю); тяжкий ступінь ниркової недостатності (досвід клінічного застосування відсутній); вагітність; період грудного вигодовування; дитячий вік до 18 років. З ОБЕРЕЖНІСТЮ Необхідно дотримуватись додаткової обережності при призначенні препарату в наступних ситуаціях: при порушеннях функції печінки легкого та середнього ступеня тяжкості; за наявності мутації KRAS у пухлини; за наявності факторів ризику кровотечі, а також при сумісному застосуванні з антикоагулянтами та іншими препаратами, що підвищують ризик кровотеч; при ішемічній хворобі серця.Вагітність та лактаціяЖінок репродуктивного віку необхідно поінформувати про небезпеку препарату Стіварга для плода. Під час лікування та протягом 8 тижнів після терапії препаратом Стіварга® жінки та чоловіки репродуктивного віку повинні застосовувати надійні методи контрацепції. Дані щодо застосування препарату Стіварга® у вагітних жінок відсутні. Враховуючи механізм дії регорафенібу, можливий негативний вплив препарату Стіварга на плід. Дослідження на тваринах продемонстрували репродуктивну токсичність регорафенібу. Не встановлено, чи виділяються регорафеніб та його метаболіти з жіночим молоком. Дослідження на тваринах показали, що регорафеніб та його метаболіти виділяються з грудним молоком. Оскільки не можна виключити можливість негативного впливу регорафенібу на ріст та розвиток дітей раннього віку, слід припинити грудне вигодовування у період лікування препаратом Стіварга®. Фертильність. Не проводилося спеціальних досліджень застосування регорафенібу з метою оцінки його впливу на фертильність людини. У дослідженнях на тваринах спостерігалося зниження чоловічої та жіночої фертильності.Побічна діяЗагальний профіль безпеки препарату Стіварга® оцінюється на даних клінічних досліджень за участю понад 1200 пацієнтів, які отримували терапію у плацебо-контрольованих клінічних дослідженнях ІІІ фази. Ця група включала 500 пацієнтів з метастатичним колоректальним раком та 132 пацієнти з гастроінтестинальними стромальними пухлинами. У клінічних дослідженнях найчастішими небажаними реакціями (≥30% пацієнтів) були астенія/втома, долонно-підошовна еритродизестезія, діарея, зниження апетиту та споживання їжі, підвищення артеріального тиску, дисфонія, інфекції. Найбільш серйозними небажаними реакціями при прийомі препарату Стіварга були ураження печінки, кровотечі, проходження ШКТ. Наведені нижче небажані явища, зазначені при застосуванні препарату Стіварга® під час клінічних досліджень, розподілені за частотою виникнення відповідно до наступної градації: дуже часто (≥1/10), часто (від ≥1/100 до Для класифікації та опису конкретної реакції, її синонімів та пов'язаних з нею станів, використовується найбільш відповідний термін із MedDRA. У кожній частотній групі небажані явища представлені порядку зменшення їх значимості. З боку крові та лімфатичної системи: дуже часто – тромбоцитопенія, анемія; часто – лейкопенія. З боку серця та судин: дуже часто – кровотечі1, підвищення артеріального тиску; нечасто інфаркт міокарда, ішемія міокарда, гіпертонічний криз. З боку дихальної системи, органів грудної клітки та середостіння: дуже часто – дисфонія. З боку шкіри та підшкірних тканин: дуже часто – долонно-підошовна еритродизестезія, висипання на шкірі, алопеція; часто – сухість шкіри, ексфоліативний дерматит; нечасто – ураження нігтів, мультиформна еритема; рідко – синдром Стівенса-Джонсона, токсичний епідермальний некроліз. З боку шлунково-кишкового тракту: дуже часто – діарея, стоматит, блювання, нудота; часто - порушення смаку, сухість слизової оболонки порожнини рота, гастроезофагеальний рефлюкс, гастроентерит; нечасто - прорив ШКТ1, нориць ШКТ. З боку печінки та жовчовивідних шляхів: дуже часто – гіпербілірубіємія; часто – підвищення активності трансаміназ; нечасто - тяжке порушення функції печінки ^ 1,2. З боку нервової системи: дуже часто – головний біль; часто - тремор; рідко – синдром задньої оборотної енцефалопатії. З боку скелетно-м'язової та сполучної тканини: часто – м'язово-скелетна ригідність. З боку нирок та сечовивідних шляхів: часто – протеїнурія. З боку ендокринної системи: часто – гіпотиреоз. З боку обміну речовин та харчування: дуже часто – зниження апетиту та споживання їжі; часто - гіпокаліємія, гіпофосфатемія, гіпокальціємія, гіпонатріємія, гіпомагніємія, гіперурикемія. Лабораторні та інструментальні дані: дуже часто – зниження маси тіла; часто – збільшення активності амілази та ліпази, відхилення від нормального значення MHO. Доброякісні, злоякісні та неуточнені новоутворення (включаючи кісти та поліпи): рідко – кератоакантома/плоскоклітинний рак шкіри. Інфекційні та паразитарні захворювання: дуже часто – інфекції. Загальні розлади та порушення у місці введення: дуже часто – астенія/загальна слабкість, біль різної локалізації, підвищення температури тіла, запалення слизових оболонок. 1 Повідомлялося про смерть в результаті несприятливої реакції. 2 Відповідно до критеріїв Міжнародної робочої групи експертів з лікарського ураження печінки. Ураження печінки. Тяжке лікарське ураження печінки зі смертельним наслідком спостерігалося у трьох пацієнтів з більш ніж 1200 пацієнтів, які брали участь у всіх клінічних дослідженнях та отримували терапію препаратом Стіварга (0,25%). У двох із цих пацієнтів відзначалися метастази у печінці. Дисфункція печінки у цих пацієнтів почалася протягом перших двох місяців терапії та характеризувалася пошкодженням гепатоцитів з підвищенням активності трансаміназ >20×ВГН, що супроводжується збільшенням концентрації білірубіну. В результаті біопсії печінки у двох пацієнтів було виявлено некроз клітин печінки із запальним інфільтратом. Кровотечі. У двох плацебо-контрольованих дослідженнях III фази загальна частота кровотеч у пацієнтів, які отримували препарат Стіварга, склала 19,3%. Більшість випадків кровотечі мали легкий або помірний ступінь тяжкості (1-ий та 2-й ступінь: 16,9%). Найчастіше відзначалася носова кровотеча (7,6%). Літальні наслідки у пацієнтів, які отримували препарат Стіварга, відзначалися рідко (0,6%) і частіше були пов'язані з ураженням дихальної, травної та сечостатевої систем. інфекції. У двох плацебо-контрольованих дослідженнях ІІІ фази інфекційні захворювання найчастіше відзначалися у пацієнтів, які отримували лікування препаратом Стіварга®, порівняно з пацієнтами, які отримували плацебо (все ступеня: 31% порівняно з 14,4%). Найчастіше інфекції у пацієнтів, які отримували препарат Стіварга®, мали легкий або помірний ступінь виразності (1-й та 2-й ступінь: 22,9%) та включали інфекції сечовивідних шляхів (6,8%), назофарингіт (4,2%). , а також кандидоз шкіри та слизових та системний мікоз (2,4%). Не спостерігалися відмінності щодо частоти летальних випадків у зв'язку з розвитком інфекції у пацієнтів, які отримували препарат Стіварга® (0,6%) та у пацієнтів, які отримували плацебо (0,6%). Долонно-підошовна еритродизестезія. У плацебо-контрольованому дослідженні III фази загальна частота виникнення долонно-підошовної еритродизестезії у пацієнтів з метастатичним колоректальним раком, які приймали препарат Стіварга, склала 45,2% і у пацієнтів, які отримують плацебо – 7,1%. У плацебо-контрольованому дослідженні III фази у пацієнтів з гастроінтестинальними стромальними пухлинами загальна частота виникнення долонно-підошовної еритродизестезії склала 66,7% – у пацієнтів, які отримували терапію препаратом Стіварга®, та 15,2% – у пацієнтів, які одержували. В обох дослідженнях більшість випадків долонно-підошовної еритродизестезії у пацієнтів, які отримували препарат Стіварга® відзначалося під час першого циклу лікування та мало легкий або середній ступінь тяжкості (1-ий та 2-й ступеня: 28,6% у пацієнтів – з метастатичним колоректальним раком та 44,7% – у пацієнтів з гастроінтестинальними стромальними пухлинами). Частота виникнення долонно-підошовної еритродизестезії 3-го ступеня склала 16,6% у пацієнтів з метастатичним колоректальним раком та 22% у пацієнтів з гастроінтестинальними стромальними пухлинами. Підвищення артеріального тиску. У плацебо-контрольованому дослідженні III фази у пацієнтів з метастатичним колоректальним раком загальна частота випадків підвищення АТ становила 30,4% у пацієнтів, які приймали препарат Стіварга®, та 7,9% у пацієнтів, які приймали плацебо. У плацебо-контрольованому дослідженні Ш фази у пацієнтів з гастроінтестинальними стромальними пухлинами загальна частота випадків підвищення АТ становила 59,1% – у пацієнтів, які отримували препарат Стіварга®, та 27,3% – у пацієнтів, які отримували плацебо. В обох дослідженнях більшість випадків підвищення артеріального тиску у пацієнтів, які отримували препарат Стіварга®, були зареєстровані протягом першого циклу лікування. При цьому випадки підвищення АТ мали легкий та помірний ступінь тяжкості (1-й та 2-й ступінь: 22,8% - у пацієнтів з метастатичним колоректальним раком та 31,1% – у пацієнтів із гастроінтестинальними стромальними пухлинами). Частота випадків підвищення АТ 2-го ступеня склала 7,6% (у пацієнтів з колоректальним раком) та 27,3% (у пацієнтів з гастроінтестинальними стромальними пухлинами). Було зареєстровано один випадок підвищення АТ 4-го ступеня у пацієнта з гастроінтестинальною стромальною пухлиною. Протеїнурія. У плацебо-контрольованому дослідженні III фази серед пацієнтів з метастатичним колоректальним раком частота випадків протеїнурії, пов'язаної з лікуванням, склала 7,4% у пацієнтів, які отримували терапію препаратом Стіварга®, порівняно з 2,4% у пацієнтів, які приймали плацебо. Після розвитку протеїнурії у 40,5% пацієнтів із групи препарату Стіварга® та 66,7% пацієнтів із групи плацебо стан не повернувся до вихідного значення. У плацебо-контрольованому дослідженні III фази серед пацієнтів з гастроінтестинальними стромальними пухлинами загальна частота випадків протеїнурії склала 6,8% у пацієнтів, які отримують терапію препаратом Стіварга®, порівняно з 1,5% у пацієнтів, які приймали плацебо. З боку серця та судин. У всіх клінічних дослідженнях, що проводилися, небажані явища у вигляді порушень з боку серця (все ступеня) частіше реєструвалися (20,5 щодо 10,4%) у пацієнтів, які отримували терапію препаратом Стіварга®, у віці 75 років або старше (N=78), ніж у пацієнтів, які отримували терапію препаратом Стіварга®, віком до 75 років (N=995). Лабораторні та інструментальні дані. У двох плацебо-контрольованих дослідженнях III фази у 26,1% пацієнтів, які отримували терапію препаратом Стіварга®, і у 15,1% пацієнтів, які отримували плацебо, концентрація ТТГ була вищою за ВГН. Значення ТТГ, що в 4 рази перевищують ВГН, були зареєстровані у 6,9% пацієнтів, які отримували терапію препаратом Стіварга®, та у 0,7% пацієнтів, які приймали плацебо. Концентрація вільного трийодтироніну (Т3 вільний) менша від нижньої межі норми відзначалася у 25,6% пацієнтів, які отримують терапію Стіварга®, та у 20,9% пацієнтів, які отримують плацебо. Концентрація вільного тироксину (Т4 вільний) менша від нижньої межі норми відзначалася у 8% пацієнтів у групі терапії препаратом Стіварга® та у 6,6% пацієнтів із групи плацебо. Загалом, приблизно у 7% пацієнтів, які отримують терапію препаратом Стіварга®, розвинувся гіпотиреоз,що вимагає застосування замісної гормонотерапії.Взаємодія з лікарськими засобамиФармакокінетичні взаємодії Індуктори СУР3А4/інгібітори CYP3A4 та UGT1А9. In vitro було показано, що регорафеніб метаболізується цитохромом CYP3A4 та УДФ-ГТ (UGT1A9). Застосування кетоконазолу (400 мг протягом 18 днів) — сильного інгібітору ізоферменту CYP3A4 — у поєднанні з однократним прийомом регорафенібу (160 мг на 5-й день) призводило до збільшення середньої дії (AUC) регорафенібу приблизно на 33% і зниження метаболітів, М-2 (N-оксид) та М-5 (N-оксид та N-дезметил) приблизно на 90%. Не рекомендується застосовувати препарат Стиварга® разом з сильними інгібіторами CYP3A4 (наприклад кларитроміцин, грейпфрутовий сік, ітраконазол, кетоконазол, позаконазол, телитроміцин та вориконазол), оскільки їх вплив на вплив регорафенібу в стабільному стані. не вивчалося. Не рекомендується застосовувати сильні інгібітори UGT1A9 (наприклад, мефенамінова кислота, дифлунізал та ніфлумова кислота) під час терапії регорафенібом, оскільки їх вплив на експозицію регорафенібу та його метаболітів у рівноважному стані не вивчався. Застосування рифампіну (600 мг протягом 9 днів) – сильного індуктора CYP3A4 – у поєднанні з одноразовим прийомом регорафенібу (160 мг на 7-й день) призводило до зниження середньої дії (AUC) регорафенібу приблизно на 50%, збільшення середнього впливу активного мета. -5 у 3-4 рази, при цьому не відзначалося зміни експозиції активного метаболіту М-2. Інші сильні індуктори CYP3A4 (наприклад, фенітоїн, карбамазепін, фенобарбітал) можуть збільшувати метаболізм регорафенібу. Не рекомендується застосовувати препарат Стіварга разом з сильними індукторами CYP3A4 або підбирати ЛЗ, які не впливають на CYP3A4 або індукують його мінімальною мірою. Субстрати UGT1A1 та UGT1A9. In vitro було показано, що регорафеніб, як і його активний метаболіт М-2, пригнічує глюкуронізацію під дією UGT1А1 і UGT1A9, тоді як метаболіт М-5 пригнічує UGT1A1 тільки в концентраціях, які досягаються в рівноважному стані in vivo. Застосування регорафенібу з подальшою 5-денною перервою перед призначенням іринотекану призводило до збільшення середньої дії (AUC) SN-38-субстрату UGT1A1 та активного метаболіту іринотекану приблизно на 44%. Також відзначалося збільшення AUC іринотекану приблизно на 28%. Ці дані показують, що комбіноване застосування регорафенібу може збільшувати системну експозицію субстратів UGT1A1 та UGT1A9. Субстрати білка резистентності раку молочної залози (BCRP) та Р-глікопротеїну. In vitro було показано, що регорафеніб (IC50 близько 40-70 нмоль) та його метаболіти М-2 (IC50 390 нмоль) та М-5 (IC50 150 нмоль) є інгібіторами білка резистентності раку молочної залози BCRP (breast cancer). Регорафеніб (IC50 близько 2 мкмоль) та його метаболіт М-2 (IC50 1,5 мкмоль) пригнічують Р-глікопротеїн. Комбіноване застосування з регорафенібом може підвищувати концентрацію у плазмі супутніх субстратів BCRP (наприклад, метотрексат) або субстратів Р-глікопротеїну (наприклад, дигоксин). Інгібітори Р-глікопротеїну та BCRP/стимулятори Р-глікопротеїну та BCRP. Дослідження in vitro показують, що метаболіти регорафенібу М-2 та М-5 є субстратами Р-глікопротеїну та BCRP. Інгібітори та стимулятори BCRP та Р-глікопротеїну можуть перешкоджати експозиції М-2 та М-5. Клінічна значимість даних результатів досліджень невідома. Селективні субстрати ізоформи CYP. In vitro було показано, що регорафеніб є конкурентоспроможним інгібітором цитохромів CYP2C8, CYP2C9, CYP2B6 у концентраціях, які досягаються in vivo у стабільному стані (Cmax у плазмі 8,1 мкмоль). In vitro інгібуюча дія щодо CYP3A4 та CYP2C19 менш виражена. Було проведено дослідження з метою оцінки впливу прийому регорафенібу у дозі 160 мг протягом 14 днів на фармакокінетику маркерних субстратів CYP2C8 (розиглітазон), CYP2C9 (варфарин), CYP2C19 (омепразол) та CYP3A4 (мідазолам). Фармакокінетичні дані показують, що регорафеніб можна застосовувати спільно з субстратами CYP2C8, CYP2C9, CYP3A4 та CYP2C19. При цьому не наголошується на клінічно значущій взаємодії між лікарськими препаратами. Антибіотики. Профіль концентрація-час показує, що регорафеніб та його метаболіти можуть піддаватися печінково-кишковій циркуляції. Комбіноване застосування антибіотиків, що впливають на флору ШКТ, може порушити печінково-кишкову циркуляцію регорафенібу та призвести до зменшення його експозиції. Клінічна значимість цієї взаємодії невідома, але може бути причиною зниження ефективності регорафенібу. Комплексоутворюючі сполуки солей жовчних кислот. Існує ймовірність, що регорафеніб та його метаболіти М-2 та М-5 можуть піддаватися печінково-кишковій циркуляції (див. «Фармакокінетика). Комплексоутворюючі сполуки солей жовчних кислот, такі як холестирамін та холестагель можуть взаємодіяти з регорафенібом, утворюючи нерозчинні комплекси, що впливають на абсорбцію (або реабсорбцію), що потенційно може призвести до зниження експозиції. Клінічне значення даних потенційних взаємодій невідоме, але може призвести до зниження ефективності регорафенібу.Спосіб застосування та дозиВсередину таблетки слід ковтати повністю, запиваючи водою. Препарат Стіварга повинен призначатися тільки лікарем, який має досвід протипухлинної терапії. Рекомендована добова доза препарату Стіварга становить 160 мг (4 табл. по 40 мг). Препарат призначається 1 раз на день протягом 3 тижнів. Наступного тижня (4-й тиждень від початку лікування) слідує перерва в прийомі препарату. Період, тривалістю 4 тижні від початку прийому, є одним курсом лікування препаратом Стіварга®. Таблетки приймають щодня (1 раз на добу) в один і той же час після їди, що містить низьке ( Якщо черговий прийом препарату пропущений, пацієнт повинен прийняти таблетку того ж дня, щойно про це згадає. Не слід приймати подвійну дозу препарату протягом одного дня, щоб компенсувати пропущений прийом. У разі блювання після прийому препарату Стіварга додаткову таблетку приймати не слід. Лікування продовжують доти, доки зберігається клінічна ефективність препарату або до появи його неприйнятної токсичної дії. Корекція дози Індивідуальна переносимість та безпека лікування може вимагати тимчасового припинення терапії та/або зменшення дози препарату Стіварга®. Коригування дози на кожному етапі зниження дози становить 40 мг (1 табл.). Найменша рекомендована доза препарату Стіварга становить 80 мг на добу. Максимальна добова доза становить 160 мг. Рекомендації щодо корекції дози препарату Стіварга® при розвитку долонно-підошовної еритродизестезії Ступінь шкірної токсичності Епізоди шкірної токсичності Рекомендації щодо корекції дози препарату Стіварга ® 1-й ступінь Будь-хто Лікування препаратом Стіварга ® продовжити в тій же дозі та негайно розпочати підтримуючу симптоматичну терапію 2-й ступінь 1-й епізод Зменшити дозу препарату Стіварга на 40 мг (1 табл.) і негайно розпочати підтримуючу терапію У разі відсутності покращення протягом 7 днів, призупинити терапію препаратом Стіварга® доти , доки шкірна токсичність не знизиться до ступеня 0–1 Повторне підвищення дози препарату проводять за рекомендацією лікаря Відсутність зменшення інтенсивності шкірної симптоматики протягом 7 днів або 2-й епізод Зупинити терапію препаратом Стіварга ® доти, доки шкірна токсичність не знизиться до ступеня 0-1 При відновленні терапії знизити дозу препарату Стіварга на 40 мг (1 табл.) Повторне підвищення дози препарату проводять за рекомендацією лікаря 3-й епізод Зупинити терапію препаратом Стіварга ® доти, доки шкірна токсичність не знизиться до ступеня 0-1 При відновленні терапії знизити дозу препарату Стіварга на 40 мг (1 табл.) Повторне підвищення дози препарату проводять за рекомендацією лікаря 4-й епізод Терапію препаратом Стіварга слід припинити 3-й ступінь 1-й епізод Негайно розпочати підтримуючу терапію. Зупинити терапію препаратом Стіварга® мінімум на 7 днів і доти, доки шкірна токсичність не знизиться до ступеня 0–1 При відновленні терапії знизити дозу препарату Стіварга на 40 мг (1 табл.) Повторне підвищення дози препарату проводять за рекомендацією лікаря 2-й епізод Негайно розпочати підтримуючу терапію. Зупинити терапію препаратом Стіварга® мінімум на 7 днів і доти, доки шкірна токсичність не знизиться до ступеня 0–1 При відновленні терапії знизити дозу препарату Стіварга на 40 мг (1 табл.) 3-й епізод Терапію препаратом Стіварга слід припинити Рекомендації щодо корекції дози препарату Стіварга® при погіршенні біохімічних показників функції печінки Ступінь підвищення активності АЛТ та/або АСТ Епізоди Рекомендації щодо корекції дози препарату Стіварга ® ≤5 перевищень ВГН (максимально 2-й ступінь) Будь-хто Лікування препаратом Стіварга ® продовжують Проводити щотижневий моніторинг функції печінки доти, доки ступінь підвищення активності трансаміназ не повернеться до вихідного рівня або не становитиме <3 перевищення ВГН (1-ий ступінь). від >5 до ≤20 перевищень ВГН (третій ступінь) 1-й епізод Зупинити терапію препаратом Стіварга® . Проводити щотижневий моніторинг функції печінки доти, доки ступінь підвищення активності трансаміназ не повернеться до вихідного рівня або не становитиме <3 перевищення ВГН. Терапію відновити, якщо очікувана користь пацієнта перевищує ризик розвитку гепатотоксичності. Зменшити дозу препарату Стіварга на 40 мг (1 табл.) Проводити щотижневий моніторинг функції печінки протягом мінімум 4 тижнів. Повторний епізод Терапію препаратом Стіварга слід припинити >20 перевищень ВГН (4-й ступінь) Будь-хто Терапію препаратом Стіварга слід припинити >3 перевищень ВГН (2-й ступінь або вище) з перевищенням рівня білірубіну >2 Будь-хто Терапію препаратом Стіварга слід припинити Проводити щотижневий моніторинг функції печінки до стану дозволу або доти, доки показники функції печінки не повернуться до початкового рівня Виняток: пацієнти з синдромом Жільбера, у яких відмічено підвищення активності трансаміназ, повинні отримувати терапію відповідно до рекомендацій, наведених вище та що стосуються підвищення активності АЛТ та/або ACT Особливі групи пацієнтів Пацієнти із порушенням функції печінки. Печінка має велике значення у виведенні регорафенібу. Не було виявлено клінічно значимих відмінностей у впливі препарату Стіварга® у пацієнтів із середнім (клас А за класифікацією Чайлд-П'ю) та помірним (клас В за класифікацією Чайлд-Пью) порушенням функції печінки порівняно з пацієнтами з нормальною функцією печінки. Пацієнтам із середнім та помірним порушенням функції печінки корекція дози не потрібна. Рекомендується проводити моніторинг функції печінки на фоні терапії препаратом Стіварга у даної категорії пацієнтів. Не рекомендується лікування препаратом Стіварга® пацієнтів з тяжким порушенням функції печінки (клас С класифікації Чайлд-П'ю), оскільки застосування препарату у даної категорії пацієнтів не вивчене. Пацієнти із порушенням функції нирок. У клінічних дослідженнях не було значних відмінностей безпеки та ефективності препарату Стіварга® у пацієнтів з легким ступенем ниркової недостатності показник швидкості клубочкової фільтрації (рСКФ) — 60–89 мл/хв/1,73 м2 у порівнянні з пацієнтами з нормальною функцією нирок. Обмежені дані з фармакокінетики не виявили відмінностей в експозиції у пацієнтів із середнім ступенем ниркової недостатності (РСКФ 30-59 мл/хв/1,73 м2). Пацієнтам з легким та середнім ступенем ниркової недостатності зниження дози препарату не потрібне. Застосування препарату Стіварга® у пацієнтів з тяжким ступенем ниркової недостатності (РСКФ Діти. Безпека та ефективність призначення препарату Стіварга® у дітей та підлітків до 18 років не встановлена. Пацієнти похилого віку. У клінічних дослідженнях не було значних відмінностей безпеки та ефективності препарату Стіварга® у літніх (65 років і старше) пацієнтів у порівнянні з молодшими пацієнтами. Пацієнтам похилого віку корекція дози не потрібна. Підлога. У клінічних дослідженнях не відзначалося значних відмінностей безпеки та ефективності препарату Стіварга між пацієнтами чоловічої та жіночої статі. Корекція дози препарату в залежності від статі пацієнта не потрібна. Етнічна приналежність. У клінічних дослідженнях не було значних відмінностей безпеки та ефективності препарату Стіварга® у пацієнтів різних етнічних груп. Коригування дози препарату в залежності від етнічної приналежності пацієнта не потрібне.ПередозуванняСимптоми: у клінічних дослідженнях максимальна добова доза препарату Стіварга складала 220 мг. Найчастішими небажаними реакціями при даній дозі були небажані реакції з боку шкіри, дисфонія, діарея, запалення слизових оболонок, сухість слизової оболонки порожнини рота, зниження апетиту, підвищення АТ, загальна слабкість. Лікування: специфічний антидот не відомий. У разі передозування прийом препарату Стіварга слід припинити та застосовувати стандартну симптоматичну терапію. Пацієнт повинен бути під наглядом лікаря до стабілізації стану.Запобіжні заходи та особливі вказівкиДія на печінку У пацієнтів, які отримували лікування препаратом Стіварга, часто реєструвалися відхилення значень біохімічних показників функції печінки (АЛТ, ACT та білірубін). У невеликій частині пацієнтів відзначалися тяжкі порушення показників функції печінки (3-4-го ступеня тяжкості) та клінічно виражені порушення функції печінки (в т.ч. з летальним результатом). До початку лікування препаратом Стіварга рекомендується визначити показники функції печінки (ACT, АЛТ, білірубін). Протягом перших двох місяців терапії слід проводити контроль функції печінки щонайменше кожні 2 тижні, потім не рідше 1 разу на місяць, а також згідно з клінічними показниками. Оскільки регорафеніб є інгібітором УДФ-ГТ (UGTEA1), у пацієнтів із синдромом Жильбера можлива поява слабкої непрямої (некон'югованої) гіпербілірубінемії. Якщо у хворих, які отримують лікування препаратом Стіварга®, відзначається погіршення показників функції печінки, пов'язане з терапією (без явної альтернативної причини, наприклад механічної жовтяниці або прогресування основного захворювання), лікарю слід змінити дозу препарату та спостерігати за станом пацієнта. Печінка має велике значення у виведенні регорафенібу. При застосуванні препарату Стіварга® у пацієнтів з легким та помірним порушенням функції печінки слід проводити ретельний контроль за станом пацієнта. Не рекомендується застосування препарату Стіварга у пацієнтів з тяжким порушенням функції печінки (клас С за класифікацією Чайлд-П'ю), оскільки він не вивчений у даної категорії пацієнтів (можливе збільшення експозиції препарату). Пацієнти з пухлинами та мутаціями в гені KRAS У пацієнтів з мутаціями в гені KRAS спостерігалося значне поліпшення показників виживання без прогресування (ВБП) і було зареєстровано чисельно слабший вплив на загальне виживання (ВВ). Зважаючи на значну токсичність, пов'язану з терапією, лікарям рекомендують уважно оцінювати користь та ризик при призначенні регорафенібу пацієнтам з пухлинами, що мають мутації у гені KRAS. Кровотечі У хворих, які отримували препарат Стіварга, було зареєстровано підвищення частоти епізодів кровотеч, у деяких випадках з летальним результатом. За наявності факторів ризику кровотечі, а також при сумісному призначенні з антикоагулянтами (наприклад, варфарин, фенпрокумон) або іншими лікарськими засобами, що підвищують ризик кровотечі, слід контролювати показники коагулограми та загального аналізу крові. При появі тяжкої кровотечі, яка потребує екстреного медичного втручання, слід розглянути питання про припинення лікування препаратом Стіварга®. Ішемія міокарда та інфаркт міокарда При прийомі препарату Стіварга відзначалося збільшення частоти випадків ішемії міокарда та інфаркту міокарда. Пацієнти з нестабільною стенокардією або появою стенокардії (протягом 3 місяців до початку терапії препаратом Стіварга®), недавнім інфарктом міокарда (у період 6 місяців до початку терапії препаратом Стіварга®) та пацієнти з серцевою недостатністю 2 класу та вище за класифікацією Нью-Йоркської кардіологічної асоціації були виключені з клінічних досліджень. У пацієнтів з ІХС необхідно відстежувати клінічні ознаки та симптоми ішемії міокарда. При виникненні ішемії та/або інфаркту міокарда слід припинити терапію препаратом Стіварга до нормалізації стану. При прийнятті рішення щодо відновлення терапії лікар повинен оцінювати співвідношення користі від прийому препарату з потенційним ризиком у кожного окремого пацієнта. Якщо клінічні прояви ішемії зберігаються, відновлювати терапію годі було. Синдром оборотної задньої енцефалопатії У пацієнтів, які отримували препарат Стіварга, були зареєстровані випадки розвитку оборотної задньої енцефалопатії. Зворотна задня енцефалопатія виявлялася у вигляді судом, головного болю, зміни свідомості, порушення зору або кіркової сліпоти, іноді у поєднанні з артеріальною гіпертензією. Для підтвердження діагнозу пацієнтам слід провести томографію мозку. У разі розвитку оборотної задньої енцефалопатії слід припинити лікування препаратом Стіварга, проводити контроль АТ та підтримуючу терапію. Проведення і свищ ШКТ У пацієнтів, які отримували препарат Стіварга®, були зареєстровані випадки прокидання ШКТ та утворення свища ШКТ. Ці події були пов'язані з пухлинами у черевній порожнині. У разі прободіння ШКТ або утворення нориці терапію препаратом Стіварга слід припинити. Підвищення АТ На фоні терапії препаратом Стіварга було зареєстровано збільшення частоти підвищення АТ. Перед початком та під час лікування препаратом Стіварга® слід регулярно контролювати АТ та коригувати його підвищення відповідно до прийнятих стандартів лікування. У разі розвитку тяжкої або стійкої артеріальної гіпертензії, стійкої до адекватної антигіпертензивної терапії, лікар повинен тимчасово перервати терапію та/або знизити дозу препарату. У разі розвитку гіпертонічного кризу лікування препаратом Стіварга слід відмінити. Порушення загоєння ран У разі проведення великих хірургічних втручань рекомендується тимчасове припинення терапії препаратом Стіварга®, оскільки лікарські препарати, що мають антиангіогенні властивості, можуть пригнічувати або погіршувати загоєння ран. Рішення про відновлення терапії після хірургічних втручань має ґрунтуватися на клінічній оцінці адекватності загоєння рани. Шкірна токсичність Найчастішими небажаними реакціями при прийомі препарату Стіварга® були долонно-підошовна еритродизестезія та висипання. З метою профілактики розвитку долонно-підошовної еритродизестезії слід контролювати утворення мозолів та використовувати спеціальні вкладиші для взуття та рукавички для запобігання тиску на підошви та долоні. Для лікування долонно-підошовної еритродизестезії можна використовувати кератолітичні креми (наприклад, креми на основі сечовини, саліцилової кислоти або альфа-гідроксильної кислоти, які слід наносити тільки на уражені ділянки шкіри) та зволожуючі креми у великій кількості для полегшення симптомів. При необхідності тимчасово припиняють лікування та/або знижують дозу препарату Стіварга® або у тяжких або повторюваних випадках шкірних реакцій, терапію препаратом Стіварга® припиняють. Відхилення значень лабораторних показників При застосуванні препарату Стіварга було зареєстровано підвищення частоти електролітних порушень (включаючи гіпофосфатемію, гіпокальціємію, гіпонатріємію та гіпокаліємію) та порушень метаболізму (включаючи збільшення концентрації ТТГ, збільшення активності амілази). Відхилення від норми зазвичай мали легкий або помірний характер і не супроводжувалися клінічними проявами. У разі виникнення електролітних порушень або порушень метаболізму корекція дози або припинення терапії не потрібна. Під час терапії препаратом Стіварга® рекомендується контролювати біохімічні та метаболічні показники. При необхідності призначають замісну терапію відповідно до прийнятих стандартів лікування. У випадках стійких або рецидивуючих порушень слід розглянути можливість тимчасового припинення лікування або зниження дози.або повного припинення терапії препаратом Стіварга®. Інформація про деякі інгредієнти Добова доза регорафенібу 160 г містить 2427 ммоль (або 558 мг) натрію. На це слід звернути увагу пацієнтів, які дотримуються дієти, що контролює споживання натрію. Добова доза регорафенібу 160 г містить 1,68 мг лецитину (отриманий із сої). Системна токсичність Після повторного введення дози у мишей, щурів та собак спостерігалися небажані реакції з боку низки органів, насамперед нирок, печінки, травного тракту, щитовидної залози, лімфатичної/кровотворної системи, ендокринної системи, репродуктивної системи та шкіри. У 26-тижневому дослідженні токсичності при введенні повторних доз щурів спостерігалося невелике збільшення частоти випадків потовщення AV клапанів серця. Причиною цього явища може бути прискорення вікового фізіологічного процесу. Дані реакції спостерігалися при системних експозиціях, що знаходяться в діапазоні або нижче діапазону передбачуваної експозиції у людини (основано на порівнянні AUC). Зміни зубів і кісток, а також небажані явища в репродуктивній системі були найбільш виражені у молодих тварин, а також у молодих щурів, що вказує на потенційний ризик для дітей і підлітків. Тератогенність та ембріотоксичність Спеціальних досліджень впливу регорафенібу на фертильність не проводилися. Слід враховувати здатність регорафенібу надавати несприятливий вплив на репродуктивну систему чоловіків та жінок. У дослідженні на щурах і собаках після багаторазового застосування регорафенібу при експозиціях нижче за передбачувану експозицію у людини (при порівнянні AUC) спостерігалися морфологічні зміни в яєчках, яєчниках та матці. Спостережені зміни були оборотні лише частково. У дослідженні на кроликах при експозиції нижче за передбачувану експозицію у людини спостерігалася ембріотоксичність (при порівнянні AUC). В основному були виявлені порушення формування сечовидільної системи, серця та великих судин, кісток. Вплив на здатність керувати автомобілем, механізмами. Спеціальні дослідження не проводилися, проте при виникненні небажаних явищ, які можуть впливати на зазначені здібності, рекомендується уникати керування транспортними засобами та занять іншими потенційно небезпечними видами діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій (до зникнення цих симптомів).Умови відпустки з аптекЗа рецептомВідео на цю тему
2 204,00 грн
167,00 грн
Склад, форма випуску та упаковкаКонцентрат - 1 фл. активна речовина: доцетаксел, тригідрат (кількість, еквівалентно безводному доцетакселу) 20 мг; допоміжна речовина: полісорбат від 80 до 0,5 мл; розчинник (13% розчин етанолу у воді для ін'єкцій): етанол 95% (V/V) 191,1 мг, вода для ін'єкцій до 1,5 мл. Концентрат для приготування розчину для інфузій: по 0,61 мл концентрату у флакон безбарвного скла, закупорений гумовою пробкою та обжатий алюмінієвим ковпачком із пластмасовою кришечкою типу "flip-off" зеленого кольору. Розчинник (13% розчин етанолу у воді для ін'єкцій): по 1,98 мл розчинника у флакон безбарвного скла, закупорений гумовою пробкою та обжатий алюмінієвим ковпачком із пластмасовою кришечкою типу "flip-off". Флакон з концентратом разом з флаконом з розчинником у контурне осередкове пакування з ПВХ, запаяну поліетиленовою плівкою. Контурне осередкове впакування разом з інструкцією із застосування в картонну пачку.Опис лікарської формиКонцентрат для приготування розчину для інфузій: прозорий, маслянистий розчин від жовтого до коричнево-жовтого кольору. Розчинник: прозорий безбарвний розчин.Фармакотерапевтична групаПротипухлинний засіб - алкалоїд.ФармакокінетикаФармакокінетика у дорослих Фармакокінетика доцетакселу не залежить від дози і відповідає трифазній фармакокінетичній моделі з періодами напіввиведення для α, β та γ фаз - 4 хв, 36 хв та 11,1 год відповідно. Після одногодинної інфузії доцетакселу в дозі 100 мг/м2 середні значення максимальної концентрації (Сmах) доцетакселу в плазмі крові становили 3,7 мкг/мл із відповідною площею під кривою "концентрація-час" (AUC) 4,6 мкг.ч/мл. Середні значення для загального кліренсу та обсягу розподілу у рівноважному стані становили 21 л/год/м2 та 113 л відповідно. Значення загального кліренсу доцетакселу у різних пацієнтів відрізнялися приблизно на 50%. Доцетаксел більш ніж на 95% зв'язується із білками плазми крові. Доцетаксел після окислення терт-бутилової ефірної групи за допомогою ізоферментів цитохрому Р450 протягом 7 днів виводиться через нирки із сечею (6% введеної дози) та через шлунково-кишковий тракт із калом (75% введеної дози). Близько 80% від введеної дози доцетакселу протягом 48 годин виводиться з калом у вигляді метаболітів (основного неактивного метаболіту та трьох менш значущих неактивних метаболітів) та у дуже незначній кількості – у незміненому вигляді. Фармакокінетика доцетакселу не залежить від віку та статі пацієнта. При слабко та помірно виражених порушеннях функції печінки (активність аланінамінотрансферази (АЛТ) та аспартатамінотрансферази (ACT) ≥ 1,5 їх верхніх меж норми (ВГН) у поєднанні з активністю лужної фосфатази ≥ 2,5 ВГН) загальний кліренс доцетакселу %. При слабкій чи помірній затримці рідини кліренс доцетакселу не змінюється; відомостей про його кліренс при вираженій затримці рідини немає. При комбінованому застосуванні доцетаксел не впливає на кліренс доксорубіцину та концентрацію доксорубіцинолу (метаболіту доксорубіцину) у плазмі крові. Фармакокінетичні показники доцетакселу, доксорубіцину та циклофосфаміду не змінювалися при їх одночасному застосуванні. Капецитабін не впливає на фармакокінетику доцетакселу (Cmax, AUC), а доцетаксел, у свою чергу, не впливає на фармакокінетику капецитабіну та найважливішого метаболіту капецитабіну (5'-DFUR). Кліренс доцетакселу при комбінованій терапії з цисплатином не змінюється проти його кліренсом при монотерапії. Фармакокінетичний профіль цисплатину, що вводиться незабаром після інфузії доцетакселу, не відрізнявся від такого при введенні одного цисплатину. Преднізон не впливає на фармакокінетику доцетакселу, що вводиться після стандартної премедикації дексаметазоном.Комбінована терапія доцетакселом, цисплатином та фторурацилом не змінює їх фармакокінетичних показників. Фармакокінетика у дітей У дітей фармакокінетичні показники при монотерапії доцетакселом та терапії доцетакселом у комбінації з цисплатином та фторурацилом були аналогічними таким у дорослих.ФармакодинамікаДоцетаксел – протипухлинний препарат рослинного походження (з групи таксоїдів). Накопичує тубулін у мікротрубочках, перешкоджає їх розпаду, що порушує процес розподілу пухлинних клітин. Доцетаксел тривалий час зберігається у клітинах, де концентрація його досягає високих значень. Крім того, доцетаксел проявляє активність щодо деяких, хоча і не всіх, клітин, що продукують у надмірній кількості Р-глікопротеїн (P-gP), що кодується геном множинної резистентності до хіміотерапевтичних препаратів. In vivo доцетаксел має широкий спектр активності щодо пухлин мишей і пухлинних клітин людини, що перевиваються. Ефективність доцетакселу була доведена при раку молочної залози, недрібноклітинному раку легені, раку яєчників, гормонорезистентному раку передміхурової залози, раку шлунка, раку голови та шиї.Показання до застосуванняРак молочної залози (РМЗ) Ад'ювантна та неоад'ювантна терапія Ад'ювантна терапія Операбельний РМЗ (препарат Таксотер® у комбінації з доксорубіцином та циклофосфамідом, ад'ювантна хіміотерапія): операбельний РМЗ із поразкою регіонарних лімфовузлів; операбельний РМЗ без ураження регіонарних лімфовузлів у пацієнток, яким показано проведення хіміотерапії згідно з встановленими міжнародними критеріями відбору для первинної хіміотерапії ранніх стадій РМЗ (за наявності одного або більше факторів високого ризику розвитку рецидиву: розмір пухлини більше 2 см, негативний статус естроген гістологічний/нуклеарний рівень злоякісності пухлини (ступінь 2-3), вік менше 35 років). Операбельний РМЗ з пухлинною гіперекспресією HER2 (доксорубіцин та циклофосфамід з подальшим застосуванням препарату Таксотер у комбінації з трастузумабом (схема АС ТН)). Неоад'ювантна терапія Операбельний та місцево-поширений РМЗ (доксорубіцин та циклофосфамід з подальшим застосуванням препарату Таксотер®). Метастатичний та/або місцево-поширений РМЗ Місцево-поширений або метастатичний РМЗ (Таксотер у комбінації з доксорубіцином, терапія 1-ої лінії). Метастатичний РМЗ з пухлинною гіперекспресією HER2 (препарат Таксотер у комбінації з трастузумабом, терапія 1-ої лінії). Місцево-поширений або метастатичний РМЗ при неефективності попередньої хіміотерапії, що включала антрацикліни або алкілуючі засоби (препарат Таксотер у монотерапії). Місцево-поширений або метастатичний РМЗ при неефективності попередньої хіміотерапії, що включала антрацикліни (препарат Таксотер у комбінації з капецитабіном). Недрібноклітинний рак легені Місцево-поширений або метастатичний недрібноклітинний рак легені при неефективності попередньої хіміотерапії (препарат Таксотер у монотерапії). Нерезектабельний місцевопоширений або метастатичний недрібноклітинний рак легені (препарат Таксотер у комбінації з цисплатином, препарат Таксотер у комбінації з карбоплатином представляє альтернативний варіант лікування для заснованої на цисплатині терапії, терапія 1-ої лінії). Рак яєчників Метастатичний рак яєчників при неефективності попередньої терапії 1-ої лінії (препарат Таксотер у монотерапії, терапія 2-ої лінії). Рак передміхурової залози Метастатичний гормонорезистентний (андроген-незалежний) рак передміхурової залози (препарат Таксотер у комбінації з преднізоном або преднізолоном). Рак шлунку Метастатичний рак шлунка, включаючи рак зони стравохідно-шлункового переходу (препарат Таксотер у комбінації з цисплатином і фторурацилом, терапія 1-ої лінії). Рак голови та шиї Місцево-поширений плоскоклітинний рак голови та шиї (препарат Таксотер® у комбінації з цисплатином та фторурацилом, індукційна терапія).Протипоказання до застосуванняВиражені реакції підвищеної чутливості до доцетакселу або полісорбату 80. Початкова кількість нейтрофілів у периферичній крові Виражені порушення функції печінки. Вагітність та період годування груддю. Дитячий вік віком до 18 років. При застосуванні препарату Таксотер у комбінації з іншими препаратами слід також враховувати протипоказання до їх застосування. З обережністю: При одночасному застосуванні з сильними інгібіторами ізоферменту CYP3A4 (наприклад, кетоконазолом, ітраконазолом, кларитроміцином, індинавіром, нефазодоном, нелфінавіром, ритонавіром, саквінавіром, телитроміцином, вориконазолом). При одночасному застосуванні препаратів, що індукують або інгібують ізоферменти CYP3A, або метаболізуються за допомогою ізоферментів CYP3A, таких як циклоспорин, терфенадин, еритроміцин та тролеандоміцин.Побічна діяДля визначення частоти розвитку небажаних побічних реакцій (НПР) використовується класифікація НПР Всесвітньої Організації Охорони Здоров'я: дуже часто ≥ 10%; часто ≥ 1% та < 10%; нечасто ≥ 0,1% та < 1%; рідко ≥ 0,01% та Монотерапія препаратом Таксотер® (75 мг/м2 та 100 мг/м2) Порушення з боку крові та лімфатичної системи Дуже часто Оборотна і некумулятивна (не посилюється при повторних введеннях) нейтропенія, що спостерігалася у 96,6% пацієнтів, які не отримували ГКСФ. Кількість нейтрофілів знижується до мінімальних значень у середньому через 7 днів (у пацієнтів з інтенсивною попередньою хіміотерапією цей період може бути коротшим), середня тривалість вираженої нейтропенії ( Фебрильна нейтропенія, інфекції. Часто Тяжкі інфекції, що поєднуються зі зниженням кількості нейтрофілів у периферичній крові Не часто Тяжка тромбоцитопенія. Порушення з боку імунної системи Дуже часто Алергічні реакції, які зазвичай виникають протягом декількох хвилин після початку внутрішньовенної інфузії препарату Таксотер® і бувають легко або помірно вираженими ("припливи" крові до шкірних покривів; висипання у поєднанні із свербінням і без нього; почуття сорому в грудях; біль у спині; задишка, лікарська лихоманка або озноб). Часто Тяжкі алергічні реакції, що характеризуються зниженням артеріального тиску та/або бронхоспазмом або генералізованим висипом/еритемою, що зникали після припинення внутрішньовенної інфузії та проведення відповідної терапії. Порушення з боку шкіри та підшкірних тканин У деяких випадках додатковий вплив на виникнення цих реакцій чинило поєднання кількох факторів, таких як супутні інфекції, супутня терапія та основне захворювання. Дуже часто Оборотні шкірні реакції, зазвичай слабкі або помірно виражені: локалізовані висипання, головним чином, на руках і ногах, а також на обличчі та грудній клітці, які часто супроводжуються свербінням. Висипання зазвичай виникали протягом одного тижня після внутрішньовенної інфузії доцетакселу. Порушення з боку нігтів характеризуються гіпо- та гіперпігментацією, болем та оніхолізом (втратою нігтів з боку вільного краю нігтя). Алопеція. Часто Тяжкі шкірні реакції, такі як висипання з подальшою десквамацією, включаючи важкий долоново-підошовний синдром, які можуть вимагати переривання або припинення лікування доцетакселом. Не часто Тяжка алопеція. Порушення з боку шлунково-кишкового тракту Дуже часто Нудота, блювання, діарея, анорексія, стоматит. Часто Тяжка нудота; важке блювання; важка діарея; запор; тяжкий стоматит; езофагіт; біль у животі, включаючи сильні; шлунково-кишкові кровотечі. Не часто Тяжкі шлунково-кишкові кровотечі, важкі запори, важкий езофагіт. Порушення з боку печінки та жовчовивідних шляхів Часто Підвищення активності ACT, АЛТ, лужної фосфатази та концентрації білірубіну в сироватці крові, що більш ніж у 2,5 рази перевищує ВГН. Порушення з боку нервової системи Дуже часто Легкі або помірно виражені нейросенсорні реакції (парестезія, дизестезія, болі, включаючи відчуття печіння) і нейромоторні реакції, що головним чином проявляються м'язовою слабкістю; порушення смакових відчуттів. Часто Тяжкі нейросенсорні та нейромоторні реакції (3-4 ступеня тяжкості). Не часто Тяжке порушення смакових відчуттів. У разі виникнення цих неврологічних симптомів слід провести корекцію режиму дозування. Якщо симптоми нейропатії вперто зберігаються, лікування слід припинити. Середній час до спонтанного дозволу нейротоксичних реакцій становило 81 день від початку (від 1 до 741 дня). Порушення з боку серця Часто Порушення серцевого ритму. Не часто Серцева недостатність. Порушення з боку судин Часто Підвищення чи зниження артеріального тиску, кровотеча. Порушення з боку дихальної системи, органів грудної клітки та середостіння. Дуже часто Задишка. Часто Тяжка задишка. Порушення з боку скелетно-м'язової та сполучної тканини Дуже часто Міалгія. Часто Артралгія. Загальні розлади та порушення у місці введення Дуже часто Астенія, включаючи тяжку астенію; генералізований та локалізований больовий синдром, включаючи біль у грудній клітці некардіального генезу. Затримка рідини: повідомлялося про розвиток периферичних набряків та збільшення маси тіла і менш часто про появу випоту в плевральну та перикардіальну порожнину, асциту та збільшення маси тіла. Периферичні набряки зазвичай починалися з нижніх кінцівок і могли переходити до генералізованих зі збільшенням маси тіла на 3 кг і більше. Затримка рідини є кумулятивною (збільшується при повторному введенні препарату). Затримка рідини не супроводжувалася гострими епізодами олігурії чи зниження артеріального тиску. Часто Реакції в місці введення препарату, зазвичай слабко виражені, і виявляються у вигляді гіперпігментації, запалення, почервоніння або сухості шкіри, флебітів, крововиливів з пунктованої вени або набряку вени. Різко виражений генералізований та локалізований больовий синдром; включаючи біль у грудній клітці некардіального генезу. Тяжкі форми затримки рідини. У пацієнтів, які отримували лікування доцетакселом у монотерапії в дозі 100 мг/м2, медіана сумарної дози до закінчення лікування через затримку рідини становила більше 1000 мг/м2, а медіана часу до зворотного розвитку затримки рідини – 16,4 тижня (від 0 до 42). тижнів). У пацієнтів, яким проводилася премедикація, спостерігалося відстрочення початку помірної або вираженої затримки рідини (середні сумарні дози доцетакселу, при яких спостерігалася затримка рідини, становили при проведенні премедикації 818,9 мг/м2 та без проведення премедикації – 489,7 мг/м2), однак у деяких випадках затримка рідини розвивалася вже під час перших курсів терапії. Препарат Таксотер у комбінації з іншими препаратами Препарат Таксотера® комбінації з доксорубіцином При застосуванні препарату Таксотер у комбінації з доксорубіцином у порівнянні з монотерапією препаратом Таксотер спостерігалася велика частота нейтропенії, включаючи важку нейтропенію; фебрильної нейтропенії; тромбоцитопенії, включаючи тяжку тромбоцитопенію; анемії; інфекцій, включаючи тяжкі інфекції; нудоти; блювання; діареї, включаючи тяжку діарею; запору; стоматиту, включаючи тяжкий стоматит; серцевої недостатності; алопеції; та менша частота алергічних реакцій; шкірних реакцій, зокрема і тяжких; ураження нігтів, у тому числі і тяжкого; затримки рідини, зокрема і важкої; анорексії; нейросенсорних та нейромоторних реакцій, включаючи важкі форми; гіпотензії; порушень ритму; підвищення активності "печінкових" трансаміназ, лужної фосфатази; підвищення концентрації білірубіну в крові; міалгії; астенії. Препарат Таксотер® у комбінації з доксорубіцином та циклофосфамідом (схема ТАС) При застосуванні цієї хіміотерапевтичної схеми в порівнянні з монотерапією препаратом Таксотер® спостерігалася менша частота розвитку нейтропенії, тяжкої анемії, фебрильної нейтропенії, інфекцій, алергічних реакцій, периферичних набряків, нейросенсорних та нейромоторних реакцій, ураження нігтів, діареї анемії, тромбоцитопенії, нудоти, блювання, стоматиту, порушень смаку, запору, астенії, артралгії, алопеції. Додатково спостерігалися: коліт, ентероколіт, перфорація товстого кишечника без летальних наслідків (у 2-х з 4-х пацієнтів знадобилося припинення лікування), гострий мієлоїдний лейкоз/мієлодіспластичний синдром. При довгостроковому періоді спостереження (10 років та 5 місяців) було відзначено: 3 випадки розвитку застійної серцевої недостатності; 1 випадок дилатаційної кардіоміопатії з летальним кінцем; алопеція, аменорея, астенія, які зберігалися до кінця періоду спостереження. Профілактичне застосування Г-КСФ зменшувало частоту виникнення нейтропенії (на 60%) та нейтропенічних інфекцій 2-4 ступеня тяжкості. Препарат Таксотер у комбінації з капецитабіном. При застосуванні препарату Таксотер у комбінації з капецитабіном спостерігався частіший розвиток небажаних явищ з боку шлунково-кишкового тракту (стоматит, діарея, блювання, запор, біль у животі, порушення смакового сприйняття); артралгії; тяжкої тромбоцитопенії та анемії; гіпербілірубінемії; долонно-підошовного синдрому (гіперемія шкіри кінцівок (долонь і стоп) з наступним набряком та десквамацією); але більш рідкісний розвиток тяжкої нейтропенії; алопеції; порушень з боку нігтів, включаючи оніхоліз; астенії; міалгії; зниження апетиту та анорексії. Додатково спостерігалися: диспепсія, сухість у роті, біль у горлі, кандидоз порожнини рота, дерматит, еритематозний висип, зміна кольору нігтів, пірексія, біль у кінцівках, біль, біль у спині, летаргія (сонливість, загальмованість, заціпеніння) , носова кровотеча, парестезія, запаморочення, біль голови, периферична нейропатія, дегідратація, сльозотеча, зниження маси тіла. У порівнянні з пацієнтами молодшого віку у пацієнтів 60 років і старше, які отримували комбінацію препарату Таксотер з капецитабіном, частіше відзначався розвиток токсичності 3-4 ступеня тяжкості. Препарат Таксотер у комбінації з трастузумабом У пацієнтів, які отримували комбінацію препарату Таксотер® з трастузумабом (порівняно з монотерапією препаратом Таксотер®), частіше виявлялися нудота, діарея, запор, біль у животі, порушення смаку, фебрильна нейтропенія, артралгія, анорексія, токсичні явища 4 ступеня тяжкості серцевої недостатності, особливо у пацієнтів, які попередньо отримували антрацикліни як ад'ювантну терапію, проте рідше спостерігалися нейтропенія 3-4 ступеня тяжкості, астенія, слабкість, алопеція, ураження нігтів, шкірні висипання, блювання, стоматит та міалгія. Додатково спостерігалися: сльозотеча, кон'юнктивіт, запалення слизових оболонок, назофарингіт, біль у горлянці та гортані, носова кровотеча, ринорея, грипоподібні захворювання, кашель, пірексія, озноб, біль, біль у грудній клітці, біль у кінцівках, біль у спині кістках, летаргія (сонливість, загальмованість, заціпеніння), безсоння, задишка, еритема, диспепсія, парестезія, біль голови, гіпестезія. У порівнянні з монотерапією доцетакселом спостерігалося збільшення частоти виникнення тяжких побічних реакцій. Препарат Таксатер у схемі АС-ТН Застосування цих схем порівняно з монотерапією препаратом Таксотер® супроводжувалося збільшенням частоти виникнення багатьох побічних ефектів: частіше спостерігалися алопеція, анемія, включаючи анемію 3-4 ступеня тяжкості, тромбоцитопенія, включаючи тромбоцитопенію 3-4 ступеня тяжкості, нудота, включаючи нудоту тяжкості, стоматит, блювання, діарея, запор, анорексія, біль у животі, підвищення активності ACT, АЛТ та лужної фосфатази, міалгія, ураження нігтів, артралгія, інфекції 3-4 ступеня тяжкості, серцева недостатність. Не спостерігалося збільшення фебрильної нейтропенії. Рідше відзначалися нейтропенія 3-4 ступеня тяжкості, затримка рідини, нейросенсорні та нейромоторні реакції, висип та десквамація, алергічні реакції. Додатково спостерігалися безсоння, підвищення концентрації креатиніну в крові. Комбінація препарату Таксотер з цисплатином або карбоплатином При застосуванні цієї схеми хіміотерапії порівняно з монотерапією препаратом Таксотер частіше виникали тромбоцитопенія, включаючи тромбоцитопенію 3-4 ступеня тяжкості (переважно при застосуванні карбоплатину); анемія, включаючи анемію 3-4 ступеня тяжкості; нудота, включаючи нудоту 3-4 ступеня тяжкості; діарея 3-4 ступеня тяжкості; анорексія (переважно при застосуванні цисплатину), включаючи анорексію 3-4 ступеня тяжкості; реакції у місці введення. Однак рідше спостерігалися нейтропенія, включаючи нейтропенію 3-4 ступеня тяжкості; анемія, включаючи анемію 3-4 ступенів тяжкості, інфекції; фебрильна нейтропенія; алергічні реакції; шкірні реакції; ураження нігтів; затримка рідини; включаючи затримку рідини 3-4 ступеня тяжкості (переважно при застосуванні карбоплатину); стоматит, нейросенсорна та, меншою мірою, нейромоторна нейропатія;алопеція; астенія та міалгія. Додатково спостерігалися: лихоманка за відсутності інфекції, зокрема 3-4 ступеня тяжкості; біль. Комбінація препарату Таксотер з преднізолоном або преднізоном При застосуванні препарату Таксотер у комбінації з преднізолоном або преднізоном порівняно з монотерапією препаратом Таксотер значно зменшувалась частота виникнення побічних ефектів, таких як: анемія, у тому числі 3-4 ступеня тяжкості; інфекції; нейтропенія, у тому числі 3-4 ступеня тяжкості; тромбоцитопенія; фебрильна нейтропенія; слабкість; алергічні реакції; нейросенсорні та нейромоторні реакції; алопеція; висип; десквамація; нудота; діарея; стоматит; блювання; анорексія; міалгія; артралгія; затримка рідини; але частіше спостерігалися порушення смаку та серцева недостатність. Додатково спостерігалися носова кровотеча, кашель, задишка, слабкість, сльозотеча. Комбінація препарату Таксотер® з цисплатином та фторурацилом При застосуванні цієї комбінації порівняно з монотерапією препаратом Таксотер® частіше спостерігалася анемія, у тому числі 3-4 ступеня тяжкості; тромбоцитопенія, у тому числі 3-4 ступеня тяжкості; фебрильна нейтропенія; нейтропенічні інфекції (навіть у разі застосування Г-КСФ); нудота; блювання; анорексія; стоматит; діарея; езофагіт/дисфагія/болі при ковтанні; та рідше спостерігалися інфекції; алергічні реакції; затримка рідини; нейросенсорні та нейромоторні реакції; міалгія; алопеція; висип; свербіння; ураження нігтів; шкірна десквамація; порушення ритму серця. Додатково спостерігалися: лихоманка за відсутності інфекції; летаргія (сонливість, загальмованість, заціпеніння); зміни слуху; запаморочення; сльозотеча; сухість шкіри; печія; ішемія міокарда; венозні порушення; болі, зумовлені пухлиною; кон'юнктивіт; зниження маси тіла. Профілактичне застосування Г-КСФ знижує частоту розвитку фебрильної нейтропенії та/або нейтропенічних інфекційних ускладнень. Дані, отримані при застосуванні препарату після його реєстрації Доброякісні, злоякісні та неуточнені новоутворення (включаючи кісти та поліпи) Дуже рідко Гострий мієлоїдний лейкоз та мієлодиспластичний синдром, пов'язані з доцетакселом, при його застосуванні у поєднанні з іншими хіміотерапевтичним та засобами та та/або опроміненням. Порушення з боку крові та лімфатичної системи Повідомлялося про пригнічення кістковомозкового кровотворення та інші гематологічні побічні реакції. Повідомлялося про розвиток синдрому дисемінованого внутрішньосудинного згортання (ДВС-синдрому), часто у поєднанні із сепсисом або мультиорганною недостатністю. Порушення з боку імунної системи Рідко Анафілактичний шок, іноді зі смертельним наслідком, У пацієнтів, які отримували премедикацію, ці випадки закінчувалися летальним кінцем дуже рідко. Порушення з боку нервової системи Рідко Судоми або минущі втрати свідомості, що іноді розвилися під час внутрішньовенного інфузійного введення препарату. Порушення з боку органу зору Рідко Сльозотеча у поєднанні з кон'юнктивітом або без нього і дуже рідко – випадки обструкції слізного каналу, що призводять до надмірної сльозотечі. Минущі візуальні розлади (спалахи світла в очах, поява худобою) зазвичай виникають під час внутрішньовенного інфузійного введення препарату і поєднуються з розвитком реакцій гіперчутливості, які зазвичай зникали після припинення внутрішньовенної інфузії. У пацієнтів, які отримували лікування доцетакселом, а також іншими таксанами, повідомлялося про випадки розвитку кістозного набряку макули. Порушення з боку органу слуху та лабіринтні порушення Рідко Ототоксична дія препарату, порушення слуху та/або втрата слуху, включаючи випадки, що асоціюються з іншими ототоксичними препаратами. Порушення з боку серця та судин Рідко Випадки венозних тромбоемболічних ускладнень та інфаркту міокарда. Порушення з боку дихальної системи, органів грудної клітки та середостіння. Рідко Гострий респіраторний дистрес-синдром, інтерстиціальна пневмонія/пневмоніт, інтерстиціальна хвороба легень, легеневий фіброз, дихальна недостатність, які могли призводити до летального результату. При одночасному проведенні опромінення поодинокі випадки радіаційного пневмоніту. Порушення з боку шлунково-кишкового тракту Рідко Дегідратація як наслідок розвитку реакцій з боку шлунково-кишкового тракту; перфорація шлунка чи кишечника; коліт, включаючи ішемічний; нейтропенічний ентероколіт; випадки ілеуса (кишкової непрохідності) та кишкової обструкції. Порушення з боку печінки та жовчовивідних шляхів Рідко Випадки гепатиту, іноді зі смертельним наслідком, переважно у пацієнтів із супутніми захворюваннями печінки. Порушення з боку шкіри та підшкірних тканин Дуже рідко Випадки шкірного червоного вовчаку, бульозного висипу, такий як багатоформна еритема, синдром Стівенса-Джонсона, токсичний епідермальний некроліз. Повідомлялося про розвиток змін, подібних до склеродермії, яким зазвичай передував периферичний лімфангіектатичний набряк. У деяких випадках у розвиток цих станів вносили свій внесок кілька факторів, такі як супутні інфекції, одночасно прийняті інші лікарські засоби та супутні захворювання. Загальні розлади та порушення у місці введення Рідко Феномен повернення місцевої променевої реакції в раніше опроміненій ділянці, дегідратація, набряк легенів. Порушення з боку нирок та сечовивідних шляхів Повідомлялося про погіршення функції нирок та розвиток ниркової недостатності, що у більшості випадків асоціюються з одночасним застосуванням нефротоксичних препаратів. Порушення з боку обміну речовин та харчування Повідомлялося про розвиток випадків гіпонатріємії, головним чином, у поєднанні з дегідратацією, блюванням та пневмонією.Взаємодія з лікарськими засобамиДослідження in vitro показали, що біотрансформація препарату може змінюватися при одночасному застосуванні речовин, що індукують або інгібують ізоферменти цитохрому CYP3A, або метаболізуються (конкурентне інгібування) за допомогою ізоферментів цитохрому CYP3A, таких як циклоспорин, теріне У зв'язку з цим необхідно бути обережними при одночасному призначенні подібних препаратів, враховуючи можливість вираженої взаємодії. При одночасному застосуванні з сильними інгібіторами ізоферменту CYP3A4 частота розвитку побічних ефектів препарату Таксотер може збільшуватися внаслідок зниження його метаболізму. У фармакокінетичному дослідженні за участю 7 пацієнтів, спільне застосування доцетакселу та сильного інгібітору ізоферменту CYP3A4 кетоконазолу призводило до значного зменшення (на 49%) кліренсу доцетакселу. Якщо неможливо уникнути спільного застосування сильних інгібіторів ізоферменту CYP3A4 (таких як кетоконазол, ітраконазол, кларитроміцин, індинавір, нефазодон, нелфінавір, ритонавір, саквінавір, телитроміцин і вориконазол), то дану комбінацію слід означати. при цьому потрібне ретельне клінічне спостереження та можливість корекції дози препарату Таксотер. Фармакокінетика доцетакселу в присутності преднізолону була вивчена у хворих на метастатичний рак передміхурової залози. Незважаючи на те, що доцетаксел метаболізується за допомогою ізоферменту CYP3A4, а преднізолон є індуктором ізоферменту CYP3A4, не спостерігалося статистично достовірного впливу преднізолону на фармакокінетику доцетакселу. Доцетаксел має високий зв'язок з білками плазми (>95%). In vitro лікарські препарати, що міцно зв'язуються з білками плазми крові, такі як еритроміцин, дифенгідрамін, пропранолол, пропафенон, фенітоїн, саліцилати, сульфаметоксазол та натрію вальпроат, не порушують зв'язування доцетакселу білками плазми крові. Дексаметазон також не впливає на рівень зв'язування доцетакселу з білками плазми. Доцетаксел не впливає на зв'язування дигітоксину з білками плазми. Фармакокінетика доцетакселу, доксорубіцину та циклофосфаміду не змінювалася при їх спільному застосуванні. Є відомості про взаємодію доцетакселу та карбоплатину. При застосуванні комбінації карбоплатину та доцетакселу кліренс карбоплатину збільшується на 50% порівняно з монотерапією карбоплатином.Спосіб застосування та дозиЛікування препаратом Таксотер слід проводити тільки під наглядом лікаря, який має досвід проведення протипухлинної хіміотерапії в умовах спеціалізованого стаціонару. Для попередження реакцій підвищеної чутливості, а також з метою зменшення затримки рідини всім пацієнтам, які отримують препарат Таксотер® (крім пацієнтів з раком передміхурової залози, рекомендації щодо премедикації у яких див. нижче), у разі відсутності протипоказань до його введення проводиться премедикація глюкокортикостероїдом, наприклад , дексаметазоном внутрішньо у дозі 16 мг/добу (по 8 мг двічі на добу) протягом 3 днів, починаючи за 1 день до введення препарату Таксотер. У пацієнтів з раком передміхурової залози, які отримують супутнє лікування переднізоном або преднізолоном, проводиться премедикація дексаметазоном у дозі 8 мг за 12, 3 та 1 годину до початку введення препарату Таксотер Для зниження ризику розвитку гематологічних ускладнень рекомендується профілактичне введення гранулоцитарного колонієстимулюючого фактора (Г-КСФ). Препарат Таксотер® вводиться внутрішньовенно краплинно протягом 1 години 1 раз на 3 тижні. Рак молочної залози (РМЗ) Ад'ювантна терапія При ад'ювантній терапії операбельного РМЗ з ураженням регіонарних лімфовузлів та операбельного РМЗ без ураження регіонарних лімфовузлів, рекомендована доза препарату Таксотер® становить 75 мг/м2 через 1 годину після введення доксорубіцину (50 мг/м2) та циклофосфами (схема ТАС). Усього 6 циклів (див. також далі "Корекція доз при хіміотерапії"). При ад'ювантній терапії пацієнтів з операбельним раком молочної залози з пухлинною гіперекспресією HER2 рекомендуються наведені нижче дози препарату Таксотер. Хіміотерапія за схемою АС ТН АС (цикли 1-4): доксорубіцин (А) 60 мг/м2 з наступним введенням циклофосфаміду (С) 600 мг/м2 кожні 3 тижні, 4 цикли. ТН (цикли 5-8): доцетаксел (Т) 100 мг/м2 1 раз на 3 тижні, 4 цикли та трастузумаб (Н), що вводиться щотижня відповідно до наступної схеми: Цикл 5 (починається через 3 тижні після останнього циклу АС): день 1 – трастузумаб 4 мг/кг (навантажувальна доза), день 2 - доцетаксел 100 мг/м2 день 8 та 15: трастузумаб 2 мг/кг. Цикли 6-8: день 1: доцетаксел 100 мг/м2 та трастузумаб 2 мг/кг, день 8 та 15: трастузумаб 2 мг/кг. Через три тижні після дня 1 циклу 8: трастузумаб 6 мг/кг кожні 3 тижні. Трастузумаб вводиться загалом протягом 1 року. Неоад'ювантна терапія Для проведення неоад'ювантної терапії пацієнтів з операбельним та місцево-поширеним раком молочної залози рекомендуються наведені нижче дози препарату Таксотер®: АС (цикли 1-4): доксорубіцин (А) 60 мг/м2 - з наступним введенням циклофосфаміду (С) 600 мг/м2 кожні 3 тижні, 4 цикли. Т (цикли 5-8): доцетаксел (Т) 100 мг/м2 1 раз на 3 тижні, 4 цикли. Місцево-поширений або метастатичний РМЗ При місцево-поширеному або метастатичному РМЗ як терапія першої лінії доцетаксел 75 мг/м2-вводиться в комбінації з доксорубіцином 50 мг/м2; як терапія 2 лінії рекомендована доза доцетакселу в монотерапії становить 100 мг/м2. Для комбінації препарат Таксотер плюс трастузумаб рекомендована доза препарату Таксотер становить 100 мг/м2 кожні 3 тижні з щотижневим введенням трастузумабу. Початкова внутрішньовенна інфузія доцетакселу проводиться наступного дня після введення першої дози трастузумабу. Наступні дози доцетакселу вводяться безпосередньо після закінчення внутрішньовенної інфузії трастузумабу (при хорошій переносимості попередньої дози трастузумабу). Для отримання інформації про дози та спосіб введення трастузумабу див. інструкцію з медичного застосування трастузумабу. При комбінації з капецитабіном рекомендована доза доцетакселу становить 75 мг/м2 кожні 3 тижні, а капецитабіну – 1250 мг/м2 внутрішньо двічі на добу (протягом 30 хв після їди) протягом 2-х тижнів з наступним однотижневим періодом відпочинку. Для розрахунку дози капецитабіну відповідно до площі поверхні тіла див. інструкцію щодо застосування капецитабіну. Недрібноклітинний рак легені У пацієнтів, які не отримували раніше хіміотерапію, рекомендується наступна схема лікування: доцетаксел 75 мг/м2, відразу після нього введення цисплатину 75 мг/м2 протягом 30-60 хв або карбоплатину (AUC 6 мг/мл/хв) протягом 30- 60 хв. Для лікування після неефективності хіміотерапії на основі препаратів платини рекомендується монотерапія доцетакселом у дозі 75 мг/м2. Метастатичний рак яєчників Для терапії 2-ої лінії раку яєчників рекомендується доза доцетакселу 100 мг/м2 кожні 3 тижні у монотерапії. Рак передміхурової залози Для лікування пацієнтів з раком передміхурової залози рекомендована доза препарату Таксотер становить 75 мг/м2 раз на три тижні. Преднізон або преднізолон застосовують тривало по 5 мг внутрішньо 2 рази на добу. Рак шлунку Для лікування раку шлунка рекомендована доза препарату Таксотер становить 75 мг/м2 у вигляді одногодинної внутрішньовенної інфузії з наступною внутрішньовенною інфузією цисплатину 75 мг/м2 протягом 1-3 годин (обидва препарати лише в перший день кожного циклу хіміотерапії). Після завершення введення цисплатину проводять 24-годинну внутрішньовенну інфузію фторурацилу 750 мг/м2/добу протягом 5 діб. Лікування повторюється кожні 3 тижні. Пацієнти повинні отримувати премедикацію протиблювотними препаратами та відповідне додаткове введення рідини (гідратацію) для введення цисплатину. Для зменшення ризику гематологічної токсичності (див. "Корекція доз при хіміотерапії") з профілактичною метою показано введення Г-КСФ. Рак голови та шиї Пацієнти повинні отримувати премедикацію протиблювотними засобами, їм повинна проводитися відповідна гідратація (до та після введення цисплатину). Слід проводити профілактику розвитку нейтропенічних інфекцій. Усі пацієнти, у яких застосовувалися схеми лікування Таксотер®, профілактично отримували антибіотики. Індукційна хіміотерапія з наступною променевою терапією Для індукційної терапії при місцево-поширеному неоперабельному плоскоклітинному раку голови та шиї рекомендована доза препарату Таксотер® становить 75 мг/м2 у вигляді одногодинної внутрішньовенної інфузії з подальшим введенням цисплатину в дозі 75 мг/м2 протягом 1 години. кожного циклу хіміотерапії). Після цього проводиться безперервна внутрішньовенна інфузія фторурацилу в дозі 750 мг/м2 на добу протягом 5 діб. Ця схема повторюється кожні 3 тижні протягом 4 циклів. Після хіміотерапії пацієнтам має бути проведена променева терапія. Індукційна хіміотерапія з подальшою хіміопроменевою терапією Для індукційної терапії місцево-поширеного плоскоклітинного раку голови та шиї (технічно нерезектабельного, з низькою ймовірністю хірургічного лікування або при вирішенні збереження органу) рекомендована доза препарату Таксотер® становить 75 мг/м2 у вигляді одногодинної внутрішньовенної інфузії з подальшою годинної внутрішньовенної інфузією цисплатину 100 мг/м2 (обидва препарати вводяться тільки в перший день кожного циклу хіміотерапії) та з наступною безперервною внутрішньовенною інфузією фторурацилу в дозі 1000 мг/м2/добу з 1 по 4 день. Ця схема лікування повторюється кожні 3 тижні, лише 3 цикли. Після хіміотерапії пацієнтам має бути проведена хіміопроменева терапія. Для отримання відомостей про корекцію доз цисплатину та фторурацилу див. інструкції щодо застосування цих препаратів. Корекція доз при хіміотерапії Загальні принципи Препарат Таксотер® повинен вводитись при кількості нейтрофілів у периферичній крові ≥ 1500/мкл. У разі розвитку фебрильної нейтропенії, зниження кількості нейтрофілів Комбінована терапія, що включає препарат Таксотер для лікування РМЗ Ад'ювантна терапія раку молочної залози Пацієнткам з раком молочної залози, які отримують ад'ювантну терапію препаратом Таксотер у комбінації з доксорубіцином та циклофосфамідом (схема ТАС), з метою первинної профілактики рекомендується введення Г-КСФ. Пацієнткам, які перенесли фебрильну нейтропенію або нейтропенічну інфекцію, у всіх наступних циклах необхідно зменшити дозу препарату Таксотер до 60 мг/м2. У пацієнток, у яких розвинувся стоматит 3 або 4 ступеня тяжкості, потрібне зниження дози доцетакселу до 60 мг/м2. Препарат Таксотер® у хіміотерапевтичній схемі АСТ При операбельному та місцевопоширеному раку молочної залози після епізоду фебрильної нейтропенії або інфекції на фоні неоад'ювантної терапії за схемою АСТ необхідно з профілактичною метою застосовувати Г-КСФ на всіх наступних циклах, а доза препарату Таксотер у схемі АСТ повинна бути знижена з 1 75 мг/м2. Препарат Таксотер® у хіміотерапевтичній схемі АС ТН При операбельному раку молочної залози з пухлинною гіперекспресією HER2 після епізоду фебрильної нейтропенії або інфекції на тлі ад'ювантної терапії за схемою АС ТН необхідно з профілактичною метою застосовувати Г-КСФ на всіх наступних циклах, а доза доцетакселу у схемі АС ТН0 м2 до 75 мг/м2. Так як у клінічній практиці спостерігався розвиток нейтропенії на першому ж циклі хіміотерапії, слід враховувати нейтропенічний ризик та загальноприйняті в даний час рекомендації та при необхідності застосовувати Г-КСФ. У разі розвитку стоматиту 3 або 4 ступеня тяжкості, залежно від схеми хіміотерапії, дозу доцетакселу у схемі АС ТН слід зменшити зі 100 мг/м2 до 75 мг/м2. Для корекції дози трастузумабу див. інструкції із застосування трастузумабу. Препарат Таксотер у комбінації з капецитабіном. Для корекції дози капецитабіну при його комбінації з препаратом Таксотер див. інструкцію з медичного застосування капецитабіну. При застосуванні препарату Таксотер у комбінації з капецитабіном при першій появі токсичності 2 ступеня тяжкості, яка зберігається на початок наступного циклу, наступний цикл лікування може бути відкладений до зниження токсичності до 0-1 ступеня тяжкості, при цьому під час наступного циклу лікування вводиться 100% початкової дози. У пацієнтів з повторним розвитком токсичності 2 ступеня тяжкості або першим розвитком токсичності 3 ступеня тяжкості в будь-який час циклу лікування відкладається до зниження токсичності до 0-1 ступеня тяжкості, потім лікування препаратом Таксотер відновлюється в дозі 55 мг/м2. При будь-якій подальшій появі токсичності або появі будь-якої токсичності 4 ступеня тяжкості введення препарату Таксотер® має бути припинено. Комбінована терапія, що включає препарат Таксотер®, при недрібноклітинному раку легені Препарат Таксотер у комбінації з цисплатином або карбоплатином У пацієнтів, які спочатку отримували доцетаксел у дозі 75 мг/м2 у комбінації з цисплатином або карбоплатином і у яких кількість тромбоцитів у попередньому циклі знижувалася до 25000/мкл, або у пацієнтів, у яких розвинулася фебрильна нейтропенія, або у пацієнтів з тяжкою Доза доцетакселу в наступних циклах повинна бути знижена до 65 мг/м2. Для корекції дози цисплатину див. інструкцію із застосування цисплатину. Препарат Таксотер у комбінації з цисплатином та фторурацилом при раку шлунка або раку голови та шиї. Пацієнти, які отримують препарат Таксотер у комбінації з цисплатином і фторурацилом, відповідно до існуючих загальноприйнятих рекомендацій повинні отримувати протиблювотні препарати та достатню гідратацію. Для зменшення ризику ускладненої нейтропенії слід застосовувати ГКСФ. Якщо незважаючи на застосування Г-КСФ, виникає фебрильна нейтропенія, тривала нейтропенія або нейтропенічна інфекція, дозу препарату Таксотер слід зменшити з 75 до 60 мг/м2. При подальшому розвитку епізодів ускладненої нейтропенії рекомендовано зменшити дозу препарату Таксотер з 60 мг/м2 до 45 мг/м2. При розвитку тромбоцитопенії 4-го ступеня тяжкості дозу препарату Таксотер® рекомендується зменшити з 75 мг/м2 до 60 мг/м2. Наступні цикли із застосуванням доцетакселу можливі за кількості нейтрофілів > 1500/мкл та тромбоцитів > 100000/мкл. При завзятому збереженні даних токсичних проявів лікування слід припинити. Рекомендована корекція доз при розвитку токсичності у пацієнтів, які отримують препарат Таксотер у комбінації з цисплатином та фторурацилом (ФУ): Діарея 3 ступеня тяжкості. Перший епізод – зменшити дозу ФУ на 20%. Повторний епізод: зменшити дозу препарату Таксотер на 20%. Діарея 4 ступеня тяжкості. Перший епізод: зменшити дози препарату Таксотер та ФУ на 20%. Повторний епізод: припинити лікування. Стоматит/мукозит 3 ступеня тяжкості. Перший епізод – зменшити дозу ФУ на 20%. Повторний епізод: припинити прийом ФУ у всіх наступних циклах. Третій епізод: зменшити дозу препарату Таксотер на 20% Стоматит/мукозит 4 ступеня тяжкості. Перший епізод: припинити прийом ФУ у всіх наступних циклах. Повторний епізод: зменшити дозу препарату Таксотер на 20%. Для отримання рекомендацій щодо корекції доз цисплатину та фторурацилу див. інструкції щодо їх застосування. У пацієнтів із плоскоклітинним раком голови та шиї, у яких розвинулася ускладнена нейтропенія (включаючи пролонговану нейтропенію, фебрильну нейтропенію або інфекцію), у всіх наступних циклах з профілактичною метою рекомендується застосування Г-КСФ (наприклад, з 1 по 15 день циклу). Особливі групи пацієнтів Діти Безпека та ефективність препарату Таксотер у дітей не вивчена. Є обмежений досвід застосування препарату Таксотер у дітей. Поки не встановлена ефективність та безпека застосування препарату Таксотер при раку носоглотки у дітей та підлітків від 1 міс до 18 років. Препарат Таксотер® не застосовувався у дітей за показаннями: рак молочної залози, недрібноклітинний рак легені, рак передміхурової залози, рак шлунка та рак голови та шиї, за винятком малодиференційованого раку носоглотки (тип I та II). Пацієнти похилого віку Виходячи з даних популяційного фармакокінетичного аналізу, відсутні спеціальні вказівки щодо застосування препарату Таксотер у пацієнтів похилого віку. У пацієнтів 60 років і старше при комбінації препарату Таксотер з капецитабіном рекомендується зниження дози капецитабіну на 25% (див. інструкцію щодо застосування капецитабіну). Пацієнти з печінковою недостатністю Виходячи з фармакокінетичних даних, отриманих для препарату Таксотер® у монотерапії в дозі 100 мг/м2, у пацієнтів з активністю АЛТ та/або ACT > 1,5 ВГН або активністю лужної фосфатази >2,5 ВГН, рекомендована доза препарату Таксотер® становить 75 мг/м2. У пацієнтів з підвищенням концентрації білірубіну в крові (> 1 ВГН) та/або з підвищенням активності АЛТ та ACT (> 3,5 ВГН) у поєднанні з підвищенням активності лужної фосфатази (> 6 ВГН), не може бути рекомендовано зниження дози та не слід без суворих показань застосовувати доцетаксел. Комбінація препарату Таксотер® з цисплатином і фторурацилом при лікуванні раку шлунка не застосовувалася у пацієнтів з підвищенням активності АЛТ та/або ACT (> 1,5 ВГН) у поєднанні з підвищенням активності лужної фосфатази (> 2,5 ВГН) та підвищеною концентрацією білірубіну в крові (> 1 ВГН). У таких пацієнтів не може бути рекомендовано зниження дози і не слід без суворих показань застосовувати доцетаксел. На даний момент відсутні дані щодо застосування препарату Таксотер у комбінації з іншими препаратами у пацієнтів з порушеннями функції печінки. Пацієнти з порушеннями функції нирок Відсутні дані щодо застосування доцетакселу у пацієнтів з тяжкими порушеннями функції нирок. Приготування інфузійного розчину Концентрат для приготування розчину для інфузії 20 мг/0,5 мл: реальний вміст у флаконі 24,4 мг/0,61 мл, що дозволяє компенсувати втрати рідини при приготуванні попередньо змішаного розчину, зумовлені спінюванням, адгезією до стінок флакона та наявністю "мертвого" простору". Таким чином, надлишок препарату у флаконі гарантує, що після розведення його вмісту розчинником, що додається, мінімальний обсяг набраного попередньо змішаного розчину складе 2 мл, що містять 10 мг/мл донетакселу, що відповідає 20 мг (доза, зазначена на етикетці флакона). Концентрат для приготування розчину для інфузій 80 мг/2 мл: реальний вміст у флаконі 94,4 мг/2,36 мл, що дозволяє компенсувати втрати рідини при приготуванні попередньо змішаного розчину, зумовлені спінюванням, адгезією до стінок флакона та наявністю "мертвого простору" . Таким чином, надлишок препарату у флаконі гарантує, що після розведення його вмісту розчинником, що додається, мінімальний обсяг набраного попередньо змішаного розчину складе 8 мл, що містять 10 мг/мл доцетакселу, що відповідає 80 мг (доза, зазначена на етикетці флакона). При проведенні однієї внутрішньовенної інфузії НЕ МОЖНА використовувати препарат Таксотер®, концентрат для приготування інфузійного розчину (20 мг/0,5 мл та 80 мг/2 мл), у формах випуску у двох флаконах (концентрат та розчинник), разом з формами випуску препарату Таксотер ® в одному флаконі (20 мг/1 мл, 80 мг/4 мл або 160 мг/8 мл). а) Приготування попередньо змішаного розчину препарату Таксотер (з концентрацією доцетакселу 10 мг/мл) Концентрат для приготування розчину для інфузій препарату Таксотер® необхідно попередньо розвести в розчиннику, що додається. Якщо флакони з препаратом і розчинником зберігалися в холодильнику, перед розведенням їх необхідно протягом 5 хв витримати при кімнатній температурі (нижче 25 °С). Весь вміст флакона з розчинником в асептичних умовах набирається за допомогою голки в шприц (флакон розміщується трохи під кутом) і вводиться у флакон з препаратом Таксотер®. Після вилучення голки вміст флакона з отриманою сумішшю перемішують шляхом перевертання флакона вгору і вниз протягом 45 с (не струшувати!) і залишають на 5 хв при кімнатній температурі, після чого розчин перевіряється на гомогенність та прозорість (наявність піни навіть через 5 хв є нормою через вміст полісорбату 80 у складі препарату). Попередньо змішаний розчин містить доцетаксел у концентрації 10 мг/мл і має бути негайно використаний для приготування розчину для інфузій. б) Приготування розчину для інфузії Необхідний об'єм попередньо змішаного розчину відповідно до необхідної дози вводиться в мішок для інфузій або флакон, що містить 250 мл 5% розчину декстрози або 0,9% натрію розчину хлориду. Якщо необхідна доза доцетакселу перевищує 200 мг, її слід розводити у більшому обсязі розчину для інфузії, щоб концентрація доцетакселу не була вищою 0,74 мг/мл. Вміст мішка для інфузій або флакона слід перемішати за допомогою обертальних рухів. Інфузія отриманого розчину повинна бути проведена не пізніше 4 годин після приготування (включаючи 1 год введення) при зберіганні при кімнатній температурі (нижче 25 ° С) та звичайних умовах освітленості. Попередньо змішаний розчин препарату Таксотер і розчин для інфузії, як і будь-які інші препарати для парентерального застосування, необхідно оглядати перед введенням; за наявності осаду розчин слід знищити. Залишки препарату та всі матеріали, використані для його розведення та введення, слід утилізувати відповідно до стандартних приписів.ПередозуванняСимптоми Є незначна кількість повідомлень про передозування. Основними проявами передозування були пригнічення функції кісткового мозку, периферична нейротоксичність та мукозит (запалення слизових оболонок). Лікування Нині антидот до доцетакселу не відомий. У разі передозування хворого слід госпіталізувати до спеціалізованого відділення та ретельно контролювати функцію життєво важливих органів. Хворим слід, якнайшвидше, призначити Г-КСФ. При необхідності – симптоматична терапія.Запобіжні заходи та особливі вказівкиНейтропенія Слід проводити частий контроль клінічного аналізу крові у пацієнтів, які отримують терапію препаратом Таксотер. Максимальне зниження нейтрофілів настає до 7 дня, але у пацієнтів, які раніше проходили інтенсивний курс хіміотерапії, цей інтервал може бути коротшим. При розвитку вираженої нейтропенії ( У разі введення Г-КСФ пацієнтам, які отримують препарат Таксотер у комбінації з цисплатином та фторурацилом, фебрильна нейтропенія та/або нейтропенічні інфекції розвиваються рідше. Тому при застосуванні цієї комбінації необхідно з профілактичною метою введення ГКСФ для зменшення ризику розвитку ускладненої нейтропенії (фебрильної нейтропенії, тривалої нейтропенії, нейтропенічної інфекції). Слід ретельно стежити за станом та лабораторними показниками пацієнтів, які отримують цю хіміотерапевтичну схему. Якщо пацієнти отримують первинну профілактику Г-КСФ (з першого циклу) при застосуванні препарату Таксотер у комбінації з доксорубіцином та циклофосфамідом (режим хіміотерапії ТАС) фебрильна нейтропенія та/або нейтропенічна інфекція розвиваються рідше. Тому при ад'ювантній хіміотерапії раку молочної залози за схемою ТАС для зменшення ризику ускладненої нейтропенії (фебрильної нейтропенії, тривалої нейтропенії, нейтропенічної інфекції) слід розглядати питання про профілактичне введення Г-КСФ з першого циклу. Слід ретельно стежити за станом пацієнтів, які отримують хіміотерапевтичну схему ТАС. Реакції гіперчутливості З метою виявлення реакцій підвищеної чутливості пацієнтів слід ретельно спостерігати, особливо під час першої та другої інфузій. Розвиток реакцій гіперчутливості можливий на перших хвилинах інфузії препарату Таксотер, тому при його введенні необхідно мати лікарські засоби та обладнання для лікування артеріальної гіпотонії та бронхоспазму. Легкі прояви гіперчутливості (почервоніння обличчя або локалізовані шкірні реакції) не вимагають переривання препарату. Незважаючи на премедикацію, у пацієнтів спостерігалися тяжкі реакції гіперчутливості, такі як виражене зниження артеріального тиску, бронхоспазм або генералізований висип/еритема та дуже рідко летальні анафілактичні реакції. Поява реакцій гіперчутливості вимагає негайного припинення введення препарату Таксотер і проведення відповідної терапії. Пацієнтам, які перенесли тяжкі реакції гіперчутливості, не слід відновлювати лікування препаратом Таксотер. Шкірні реакції При застосуванні доцетакселу спостерігалася локалізована еритема кінцівок (долонь та ступнів) з набряком та подальшим лущенням (долонно-підошовний синдром). Пацієнти з печінковою недостатністю У пацієнтів, які отримують монотерапію доцетакселом у дозі 100 мг/м2 та мають підвищену активність "печінкових" трансаміназ (АЛТ та/або ACT), що більш ніж у 1,5 рази перевищує ВГН, у поєднанні з підвищенням активності лужної фосфатази, більш ніж у 2 ,5 рази вище ВГН, дуже високий ризик розвитку тяжких побічних ефектів, таких як сепсис, шлунково-кишкові кровотечі, фебрильна нейтропенія, інфекції, тромбоцитопенія, тяжкі токсичні ураження шкіри аж до летального результату, а також стоматиту та астенії. У зв'язку з цим у таких пацієнтів з підвищеними показниками функціональних проб печінки рекомендована доза препарату Tacoter® становить 75 мг/м2. Функціональні проби печінки повинні проводитися до початку лікування та перед кожним наступним циклом терапії препаратом Таксотер. У пацієнтів з підвищеними концентраціями білірубіну та/або підвищеною активністю АЛТ та ACT (> 3,5 ВГН) у поєднанні з підвищенням активності лужної фосфатази > 6 ВГН препарат Таксотер® застосовувати не рекомендується. На даний момент відсутні дані щодо застосування препарату Таксотер у комбінації з іншими препаратами у пацієнтів з порушеннями функції печінки. Затримка рідини Необхідне ретельне спостереження за пацієнтами з вираженою затримкою рідини: з випотом у плевральну порожнину, перикард або асцитом. При появі набряків показано обмеження сольового та питного режиму та застосування діуретиків. Лейкоз При застосуванні комбінації препарату Таксотер з доксорубіцином та циклофосфамідом з приводу операбельного РМЗ у зв'язку з ризиком розвитку відстрочених мієлодисплазії та/або мієлоїдного лейкозу потрібен гематологічний контроль. Серцева недостатність У пацієнтів, які отримували препарат Таксотер у комбінації з трастузумабом з приводу метастатичного РМЗ з пухлинною гіперекспресією НER2, особливо після хіміотерапії, що містить антрацикліни (доксорубіцин або епірубіцин), можливий розвиток серцевої недостатності, яка може бути середньої тяжкості або тяжкої і може призвести до смерті. Коли пацієнтці показано лікування препаратом Таксотер у комбінації з трастузумабом, вона повинна пройти кардіологічне обстеження до початку терапії. Кожні три місяці слід контролювати серцеву функцію, що дозволяє виявити пацієнток, у яких може розвинутись серцева недостатність. Докладніше див. Інструкцію із застосування трастузумабу. Порушення з боку органу зору У пацієнтів, які отримували лікування доцетакселом, а також іншими таксанами, повідомлялося про розвиток кістозного набряку макули. Пацієнти, які мають порушення зору, терміново мають пройти повне офтальмологічне обстеження. У разі діагностування кістозного набряку макули лікування доцетакселом слід припинити, і пацієнту має бути розпочато відповідне лікування. Пацієнти похилого віку У порівнянні з пацієнтами молодше 60 років у пацієнтів віком 60 років і старших, які отримують комбіновану хіміотерапію Таксотер+капецитабін, спостерігалося збільшення частоти пов'язаних з лікуванням несприятливих явищ 3 та 4 ступеня тяжкості, пов'язаних з лікуванням серйозних НПР та ранньої відміни лікування внаслідок розвитку НПР . Є обмежені дані про застосування комбінації доцетакселу з доксорубіцином та циклофосфамідом у пацієнток віком від 70 років. У пацієнтів 65 років і старше, які отримували лікування препаратом Таксотер кожні 3 тижні з приводу раку передміхурової залози, частота змін нігтів, розвитку анемії, інфекцій, анорексії, зниження маси тіла була на ≥ 10% більше, ніж у пацієнтів молодшого віку, а у пацієнтів 75 років і старше частота лихоманки, діареї, анорексії та периферичних набряків була на ≥ 10% більше, ніж у пацієнтів молодшого віку. Однак відмінностей щодо ефективності терапії при порівнянні літніх та молодших пацієнтів виявлено не було. При застосуванні комбінації доцетакселу з цисплатином і фторурацилом наступні побічні реакції (всіх ступенів тяжкості): летаргія (сонливість, загальмованість, заціпеніння), стоматит, фебрильна нейтропенія/нейтропенічна інфекція, діарея у пацієнтів старше 65 років. молодшого віку. Тому пацієнти старше 65 років, які отримують цю комбінацію, потребують ретельного спостереження. Необхідність контрацепції Чоловікам та жінкам дітородного віку під час лікування препаратом Таксотер необхідно застосовувати надійні методи контрацепції. Так як у доклінічних дослідженнях було показано, що доцетаксел має генотоксичну дію і може порушити чоловічу фертильність (здатність до зачаття), чоловікам, які отримують лікування доцетакселом, рекомендується утримуватися від зачаття дитини під час лікування доцетакселом та протягом не менше 6 місяців після закінчення хіміотерапії та порадити до лікування зробити консервацію сперми. Жінкам у разі настання у них вагітності під час лікування слід терміново повідомити про це свого лікаря. Нейротоксичність Розвиток тяжкої сенсорної нейропатії потребує зниження дози препарату Таксотер. Зміст етанолу У препараті Таксотер міститься етанол у концентрації 50 об'ємних відсотків (тобто до 0,385 г (0,5 мл) безводного етанолу у флаконі 20 мг/1 мл, до 1,58 г (2 мл) безводного етанолу у флаконі 80 мг/4 мл). Це слід брати до уваги при застосуванні препарату у пацієнтів Це слід брати до уваги при застосуванні препарату у пацієнтів з алкоголізмом та пацієнтів із групи ризику (пацієнтів із захворюваннями печінки, печінковою недостатністю та епілепсією). Також слід брати до уваги можливий вплив етанолу на центральну нервову систему. Етанол, що міститься у даній лікарській формі, може змінювати дію інших лікарських засобів. Звернення та запобіжні заходи при поводженні з препаратом Таксотер® Препарат Таксотер є протипухлинним препаратом; як і у випадку інших потенційно токсичних речовин, необхідно дотримуватися обережності при його застосуванні та приготуванні розчинів. Рекомендується користуватися рукавичками. Якщо розчин препарату Таксотер або інфузійний розчин препарату Таксотер потрапляє на шкіру, то її слід негайно ретельно вимити водою з милом. При попаданні концентрату або інфузійного розчину препарату Таксотер на слизові оболонки їх слід негайно ретельно промити водою. Неоад'ювантна хіміотерапія раку молочної залози При досягненні повного або часткового морфологічного регресу пухлини на неоад'ювантній хіміотерапії проводиться хірургічне видалення пухлини та при можливості пахвова лімфодисекція. Проведення додаткової ад'ювантної хіміотерапії після досягнення повного або часткового морфологічного регресу не покращує виживання пацієнтів. Тому проведення ад'ювантної хіміотерапії не обґрунтовано для хворих, які досягли повного або часткового морфологічного регресу пухлини після неоад'ювантної хіміотерапії. Якщо відповідь є мінімальною після кількох циклів неоад'ювантної хіміотерапії, або хвороба прогресує у будь-який момент, необхідно розглянути альтернативний режим хіміотерапії та/або передопераційної променевої терапії з подальшим хірургічним втручанням у вигляді мастектомії з пахвою лімфодисекцією. Післяопераційна ад'ювантна терапія для цих пацієнтів складається із завершення запланованої хіміотерапії, якщо вона не була завершена до хірургічного втручання, з подальшою гормональною терапією у жінок з позитивним статусом естрогенових та/або прогестеронових рецепторів. Хворим на рак молочної залози з пухлинною гіперекспресією HER2 призначається трастузумаб до одного року. Вплив на здатність до керування автотранспортом та управління механізмами Спеціальних досліджень не проводилось. Однак розвиток побічних реакцій з боку нервової системи, органу зору, шлунково-кишкового тракту та ін., а також наявність у складі препарату етанолу можуть призвести до зниження швидкості психомоторної реакції та уваги. У зв'язку з цим не рекомендується під час лікування препаратом Таксотер® керувати автомобілем та займатися іншими потенційно небезпечними видами діяльності.Умови відпустки з аптекЗа рецептомВідео на цю тему
7 883,00 грн
198,00 грн
Склад, форма випуску та упаковкаКонцентрат - 1 фл. активна речовина: доцетаксел, тригідрат (кількість еквівалентна безводному доцетакселу) 80 мг; допоміжна речовина: полісорбат від 80 до 2,0 мл; розчинник (13% розчин етанолу у воді для ін'єкцій): етанол 95% (V/V) 764,4 мг, вода для ін'єкцій до 6,0 мл. Концентрат для приготування розчину для інфузій: по 2,36 мл концентрату у флакон безбарвного скла, закупорений гумовою пробкою та обжатий алюмінієвим ковпачком із пластмасовою кришечкою типу "flip-off" червоного кольору. Розчинник (13% розчин етанолу у воді для ін'єкцій): по 7,33 мл розчинника у флакон безбарвного скла, закупорений гумовою пробкою та обжатий алюмінієвим ковпачком із пластмасовою кришечкою типу "flip-off". Флакон з концентратом разом з флаконом з розчинником у контурне осередкове пакування з ПВХ, запаяну поліетиленовою плівкою. Контурне осередкове впакування разом з інструкцією із застосування в картонну пачку.Опис лікарської формиКонцентрат для приготування розчину для інфузій: прозорий, маслянистий розчин від жовтого до коричнево-жовтого кольору. Розчинник: прозорий безбарвний розчин.Фармакотерапевтична групаПротипухлинний засіб - алкалоїд.ФармакокінетикаФармакокінетика у дорослих Фармакокінетика доцетакселу не залежить від дози і відповідає трифазній фармакокінетичній моделі з періодами напіввиведення для α, β та γ фаз - 4 хв, 36 хв та 11,1 год відповідно. Після одногодинної інфузії доцетакселу в дозі 100 мг/м2 середні значення максимальної концентрації (Сmах) доцетакселу в плазмі крові становили 3,7 мкг/мл із відповідною площею під кривою "концентрація-час" (AUC) 4,6 мкг.ч/мл. Середні значення для загального кліренсу та обсягу розподілу у рівноважному стані становили 21 л/год/м2 та 113 л відповідно. Значення загального кліренсу доцетакселу у різних пацієнтів відрізнялися приблизно на 50%. Доцетаксел більш ніж на 95% зв'язується із білками плазми крові. Доцетаксел після окислення терт-бутилової ефірної групи за допомогою ізоферментів цитохрому Р450 протягом 7 днів виводиться через нирки із сечею (6% введеної дози) та через шлунково-кишковий тракт із калом (75% введеної дози). Близько 80% від введеної дози доцетакселу протягом 48 годин виводиться з калом у вигляді метаболітів (основного неактивного метаболіту та трьох менш значущих неактивних метаболітів) та у дуже незначній кількості – у незміненому вигляді. Фармакокінетика доцетакселу не залежить від віку та статі пацієнта. При слабко та помірно виражених порушеннях функції печінки (активність аланінамінотрансферази (АЛТ) та аспартатамінотрансферази (ACT) ≥ 1,5 їх верхніх меж норми (ВГН) у поєднанні з активністю лужної фосфатази ≥ 2,5 ВГН) загальний кліренс доцетакселу %. При слабкій чи помірній затримці рідини кліренс доцетакселу не змінюється; відомостей про його кліренс при вираженій затримці рідини немає. При комбінованому застосуванні доцетаксел не впливає на кліренс доксорубіцину та концентрацію доксорубіцинолу (метаболіту доксорубіцину) у плазмі крові. Фармакокінетичні показники доцетакселу, доксорубіцину та циклофосфаміду не змінювалися при їх одночасному застосуванні. Капецитабін не впливає на фармакокінетику доцетакселу (Cmax, AUC), а доцетаксел, у свою чергу, не впливає на фармакокінетику капецитабіну та найважливішого метаболіту капецитабіну (5'-DFUR). Кліренс доцетакселу при комбінованій терапії з цисплатином не змінюється проти його кліренсом при монотерапії. Фармакокінетичний профіль цисплатину, що вводиться незабаром після інфузії доцетакселу, не відрізнявся від такого при введенні одного цисплатину. Преднізон не впливає на фармакокінетику доцетакселу, що вводиться після стандартної премедикації дексаметазоном.Комбінована терапія доцетакселом, цисплатином та фторурацилом не змінює їх фармакокінетичних показників. Фармакокінетика у дітей У дітей фармакокінетичні показники при монотерапії доцетакселом та терапії доцетакселом у комбінації з цисплатином та фторурацилом були аналогічними таким у дорослих.ФармакодинамікаДоцетаксел – протипухлинний препарат рослинного походження (з групи таксоїдів). Накопичує тубулін у мікротрубочках, перешкоджає їх розпаду, що порушує процес розподілу пухлинних клітин. Доцетаксел тривалий час зберігається у клітинах, де концентрація його досягає високих значень. Крім того, доцетаксел проявляє активність щодо деяких, хоча і не всіх, клітин, що продукують у надмірній кількості Р-глікопротеїн (P-gP), що кодується геном множинної резистентності до хіміотерапевтичних препаратів. In vivo доцетаксел має широкий спектр активності щодо пухлин мишей і пухлинних клітин людини, що перевиваються. Ефективність доцетакселу була доведена при раку молочної залози, недрібноклітинному раку легені, раку яєчників, гормонорезистентному раку передміхурової залози, раку шлунка, раку голови та шиї.Показання до застосуванняРак молочної залози (РМЗ) Ад'ювантна та неоад'ювантна терапія Ад'ювантна терапія Операбельний РМЗ (препарат Таксотер® у комбінації з доксорубіцином та циклофосфамідом, ад'ювантна хіміотерапія): операбельний РМЗ із поразкою регіонарних лімфовузлів; операбельний РМЗ без ураження регіонарних лімфовузлів у пацієнток, яким показано проведення хіміотерапії згідно з встановленими міжнародними критеріями відбору для первинної хіміотерапії ранніх стадій РМЗ (за наявності одного або більше факторів високого ризику розвитку рецидиву: розмір пухлини більше 2 см, негативний статус естроген гістологічний/нуклеарний рівень злоякісності пухлини (ступінь 2-3), вік менше 35 років). Операбельний РМЗ з пухлинною гіперекспресією HER2 (доксорубіцин та циклофосфамід з подальшим застосуванням препарату Таксотер у комбінації з трастузумабом (схема АС ТН)). Неоад'ювантна терапія Операбельний та місцево-поширений РМЗ (доксорубіцин та циклофосфамід з подальшим застосуванням препарату Таксотер®). Метастатичний та/або місцево-поширений РМЗ Місцево-поширений або метастатичний РМЗ (Таксотер у комбінації з доксорубіцином, терапія 1-ої лінії). Метастатичний РМЗ з пухлинною гіперекспресією HER2 (препарат Таксотер у комбінації з трастузумабом, терапія 1-ої лінії). Місцево-поширений або метастатичний РМЗ при неефективності попередньої хіміотерапії, що включала антрацикліни або алкілуючі засоби (препарат Таксотер у монотерапії). Місцево-поширений або метастатичний РМЗ при неефективності попередньої хіміотерапії, що включала антрацикліни (препарат Таксотер у комбінації з капецитабіном). Недрібноклітинний рак легені Місцево-поширений або метастатичний недрібноклітинний рак легені при неефективності попередньої хіміотерапії (препарат Таксотер у монотерапії). Нерезектабельний місцевопоширений або метастатичний недрібноклітинний рак легені (препарат Таксотер у комбінації з цисплатином, препарат Таксотер у комбінації з карбоплатином представляє альтернативний варіант лікування для заснованої на цисплатині терапії, терапія 1-ої лінії). Рак яєчників Метастатичний рак яєчників при неефективності попередньої терапії 1-ої лінії (препарат Таксотер у монотерапії, терапія 2-ої лінії). Рак передміхурової залози Метастатичний гормонорезистентний (андроген-незалежний) рак передміхурової залози (препарат Таксотер у комбінації з преднізоном або преднізолоном). Рак шлунку Метастатичний рак шлунка, включаючи рак зони стравохідно-шлункового переходу (препарат Таксотер у комбінації з цисплатином і фторурацилом, терапія 1-ої лінії). Рак голови та шиї Місцево-поширений плоскоклітинний рак голови та шиї (препарат Таксотер® у комбінації з цисплатином та фторурацилом, індукційна терапія).Протипоказання до застосуванняВиражені реакції підвищеної чутливості до доцетакселу або полісорбату 80. Початкова кількість нейтрофілів у периферичній крові Виражені порушення функції печінки. Вагітність та період годування груддю. Дитячий вік віком до 18 років. При застосуванні препарату Таксотер у комбінації з іншими препаратами слід також враховувати протипоказання до їх застосування. З обережністю: При одночасному застосуванні з сильними інгібіторами ізоферменту CYP3A4 (наприклад, кетоконазолом, ітраконазолом, кларитроміцином, індинавіром, нефазодоном, нелфінавіром, ритонавіром, саквінавіром, телитроміцином, вориконазолом). При одночасному застосуванні препаратів, що індукують або інгібують ізоферменти CYP3A, або метаболізуються за допомогою ізоферментів CYP3A, таких як циклоспорин, терфенадин, еритроміцин та тролеандоміцин.Побічна діяДля визначення частоти розвитку небажаних побічних реакцій (НПР) використовується класифікація НПР Всесвітньої Організації Охорони Здоров'я: дуже часто ≥ 10%; часто ≥ 1% та < 10%; нечасто ≥ 0,1% та < 1%; рідко ≥ 0,01% та Монотерапія препаратом Таксотер® (75 мг/м2 та 100 мг/м2) Порушення з боку крові та лімфатичної системи Дуже часто Оборотна і некумулятивна (не посилюється при повторних введеннях) нейтропенія, що спостерігалася у 96,6% пацієнтів, які не отримували ГКСФ. Кількість нейтрофілів знижується до мінімальних значень у середньому через 7 днів (у пацієнтів з інтенсивною попередньою хіміотерапією цей період може бути коротшим), середня тривалість вираженої нейтропенії ( Фебрильна нейтропенія, інфекції. Часто Тяжкі інфекції, що поєднуються зі зниженням кількості нейтрофілів у периферичній крові Не часто Тяжка тромбоцитопенія. Порушення з боку імунної системи Дуже часто Алергічні реакції, які зазвичай виникають протягом декількох хвилин після початку внутрішньовенної інфузії препарату Таксотер® і бувають легко або помірно вираженими ("припливи" крові до шкірних покривів; висипання у поєднанні із свербінням і без нього; почуття сорому в грудях; біль у спині; задишка, лікарська лихоманка або озноб). Часто Тяжкі алергічні реакції, що характеризуються зниженням артеріального тиску та/або бронхоспазмом або генералізованим висипом/еритемою, що зникали після припинення внутрішньовенної інфузії та проведення відповідної терапії. Порушення з боку шкіри та підшкірних тканин У деяких випадках додатковий вплив на виникнення цих реакцій чинило поєднання кількох факторів, таких як супутні інфекції, супутня терапія та основне захворювання. Дуже часто Оборотні шкірні реакції, зазвичай слабкі або помірно виражені: локалізовані висипання, головним чином, на руках і ногах, а також на обличчі та грудній клітці, які часто супроводжуються свербінням. Висипання зазвичай виникали протягом одного тижня після внутрішньовенної інфузії доцетакселу. Порушення з боку нігтів характеризуються гіпо- та гіперпігментацією, болем та оніхолізом (втратою нігтів з боку вільного краю нігтя). Алопеція. Часто Тяжкі шкірні реакції, такі як висипання з подальшою десквамацією, включаючи важкий долоново-підошовний синдром, які можуть вимагати переривання або припинення лікування доцетакселом. Не часто Тяжка алопеція. Порушення з боку шлунково-кишкового тракту Дуже часто Нудота, блювання, діарея, анорексія, стоматит. Часто Тяжка нудота; важке блювання; важка діарея; запор; тяжкий стоматит; езофагіт; біль у животі, включаючи сильні; шлунково-кишкові кровотечі. Не часто Тяжкі шлунково-кишкові кровотечі, важкі запори, важкий езофагіт. Порушення з боку печінки та жовчовивідних шляхів Часто Підвищення активності ACT, АЛТ, лужної фосфатази та концентрації білірубіну в сироватці крові, що більш ніж у 2,5 рази перевищує ВГН. Порушення з боку нервової системи Дуже часто Легкі або помірно виражені нейросенсорні реакції (парестезія, дизестезія, болі, включаючи відчуття печіння) і нейромоторні реакції, що головним чином проявляються м'язовою слабкістю; порушення смакових відчуттів. Часто Тяжкі нейросенсорні та нейромоторні реакції (3-4 ступеня тяжкості). Не часто Тяжке порушення смакових відчуттів. У разі виникнення цих неврологічних симптомів слід провести корекцію режиму дозування. Якщо симптоми нейропатії вперто зберігаються, лікування слід припинити. Середній час до спонтанного дозволу нейротоксичних реакцій становило 81 день від початку (від 1 до 741 дня). Порушення з боку серця Часто Порушення серцевого ритму. Не часто Серцева недостатність. Порушення з боку судин Часто Підвищення чи зниження артеріального тиску, кровотеча. Порушення з боку дихальної системи, органів грудної клітки та середостіння. Дуже часто Задишка. Часто Тяжка задишка. Порушення з боку скелетно-м'язової та сполучної тканини Дуже часто Міалгія. Часто Артралгія. Загальні розлади та порушення у місці введення Дуже часто Астенія, включаючи тяжку астенію; генералізований та локалізований больовий синдром, включаючи біль у грудній клітці некардіального генезу. Затримка рідини: повідомлялося про розвиток периферичних набряків та збільшення маси тіла і менш часто про появу випоту в плевральну та перикардіальну порожнину, асциту та збільшення маси тіла. Периферичні набряки зазвичай починалися з нижніх кінцівок і могли переходити до генералізованих зі збільшенням маси тіла на 3 кг і більше. Затримка рідини є кумулятивною (збільшується при повторному введенні препарату). Затримка рідини не супроводжувалася гострими епізодами олігурії чи зниження артеріального тиску. Часто Реакції в місці введення препарату, зазвичай слабко виражені, і виявляються у вигляді гіперпігментації, запалення, почервоніння або сухості шкіри, флебітів, крововиливів з пунктованої вени або набряку вени. Різко виражений генералізований та локалізований больовий синдром; включаючи біль у грудній клітці некардіального генезу. Тяжкі форми затримки рідини. У пацієнтів, які отримували лікування доцетакселом у монотерапії в дозі 100 мг/м2, медіана сумарної дози до закінчення лікування через затримку рідини становила більше 1000 мг/м2, а медіана часу до зворотного розвитку затримки рідини – 16,4 тижня (від 0 до 42). тижнів). У пацієнтів, яким проводилася премедикація, спостерігалося відстрочення початку помірної або вираженої затримки рідини (середні сумарні дози доцетакселу, при яких спостерігалася затримка рідини, становили при проведенні премедикації 818,9 мг/м2 та без проведення премедикації – 489,7 мг/м2), однак у деяких випадках затримка рідини розвивалася вже під час перших курсів терапії. Препарат Таксотер у комбінації з іншими препаратами Препарат Таксотера® комбінації з доксорубіцином При застосуванні препарату Таксотер у комбінації з доксорубіцином у порівнянні з монотерапією препаратом Таксотер спостерігалася велика частота нейтропенії, включаючи важку нейтропенію; фебрильної нейтропенії; тромбоцитопенії, включаючи тяжку тромбоцитопенію; анемії; інфекцій, включаючи тяжкі інфекції; нудоти; блювання; діареї, включаючи тяжку діарею; запору; стоматиту, включаючи тяжкий стоматит; серцевої недостатності; алопеції; та менша частота алергічних реакцій; шкірних реакцій, зокрема і тяжких; ураження нігтів, у тому числі і тяжкого; затримки рідини, зокрема і важкої; анорексії; нейросенсорних та нейромоторних реакцій, включаючи важкі форми; гіпотензії; порушень ритму; підвищення активності "печінкових" трансаміназ, лужної фосфатази; підвищення концентрації білірубіну в крові; міалгії; астенії. Препарат Таксотер® у комбінації з доксорубіцином та циклофосфамідом (схема ТАС) При застосуванні цієї хіміотерапевтичної схеми в порівнянні з монотерапією препаратом Таксотер® спостерігалася менша частота розвитку нейтропенії, тяжкої анемії, фебрильної нейтропенії, інфекцій, алергічних реакцій, периферичних набряків, нейросенсорних та нейромоторних реакцій, ураження нігтів, діареї анемії, тромбоцитопенії, нудоти, блювання, стоматиту, порушень смаку, запору, астенії, артралгії, алопеції. Додатково спостерігалися: коліт, ентероколіт, перфорація товстого кишечника без летальних наслідків (у 2-х з 4-х пацієнтів знадобилося припинення лікування), гострий мієлоїдний лейкоз/мієлодіспластичний синдром. При довгостроковому періоді спостереження (10 років та 5 місяців) було відзначено: 3 випадки розвитку застійної серцевої недостатності; 1 випадок дилатаційної кардіоміопатії з летальним кінцем; алопеція, аменорея, астенія, які зберігалися до кінця періоду спостереження. Профілактичне застосування Г-КСФ зменшувало частоту виникнення нейтропенії (на 60%) та нейтропенічних інфекцій 2-4 ступеня тяжкості. Препарат Таксотер у комбінації з капецитабіном. При застосуванні препарату Таксотер у комбінації з капецитабіном спостерігався частіший розвиток небажаних явищ з боку шлунково-кишкового тракту (стоматит, діарея, блювання, запор, біль у животі, порушення смакового сприйняття); артралгії; тяжкої тромбоцитопенії та анемії; гіпербілірубінемії; долонно-підошовного синдрому (гіперемія шкіри кінцівок (долонь і стоп) з наступним набряком та десквамацією); але більш рідкісний розвиток тяжкої нейтропенії; алопеції; порушень з боку нігтів, включаючи оніхоліз; астенії; міалгії; зниження апетиту та анорексії. Додатково спостерігалися: диспепсія, сухість у роті, біль у горлі, кандидоз порожнини рота, дерматит, еритематозний висип, зміна кольору нігтів, пірексія, біль у кінцівках, біль, біль у спині, летаргія (сонливість, загальмованість, заціпеніння) , носова кровотеча, парестезія, запаморочення, біль голови, периферична нейропатія, дегідратація, сльозотеча, зниження маси тіла. У порівнянні з пацієнтами молодшого віку у пацієнтів 60 років і старше, які отримували комбінацію препарату Таксотер з капецитабіном, частіше відзначався розвиток токсичності 3-4 ступеня тяжкості. Препарат Таксотер у комбінації з трастузумабом У пацієнтів, які отримували комбінацію препарату Таксотер® з трастузумабом (порівняно з монотерапією препаратом Таксотер®), частіше виявлялися нудота, діарея, запор, біль у животі, порушення смаку, фебрильна нейтропенія, артралгія, анорексія, токсичні явища 4 ступеня тяжкості серцевої недостатності, особливо у пацієнтів, які попередньо отримували антрацикліни як ад'ювантну терапію, проте рідше спостерігалися нейтропенія 3-4 ступеня тяжкості, астенія, слабкість, алопеція, ураження нігтів, шкірні висипання, блювання, стоматит та міалгія. Додатково спостерігалися: сльозотеча, кон'юнктивіт, запалення слизових оболонок, назофарингіт, біль у горлянці та гортані, носова кровотеча, ринорея, грипоподібні захворювання, кашель, пірексія, озноб, біль, біль у грудній клітці, біль у кінцівках, біль у спині кістках, летаргія (сонливість, загальмованість, заціпеніння), безсоння, задишка, еритема, диспепсія, парестезія, біль голови, гіпестезія. У порівнянні з монотерапією доцетакселом спостерігалося збільшення частоти виникнення тяжких побічних реакцій. Препарат Таксатер у схемі АС-ТН Застосування цих схем порівняно з монотерапією препаратом Таксотер® супроводжувалося збільшенням частоти виникнення багатьох побічних ефектів: частіше спостерігалися алопеція, анемія, включаючи анемію 3-4 ступеня тяжкості, тромбоцитопенія, включаючи тромбоцитопенію 3-4 ступеня тяжкості, нудота, включаючи нудоту тяжкості, стоматит, блювання, діарея, запор, анорексія, біль у животі, підвищення активності ACT, АЛТ та лужної фосфатази, міалгія, ураження нігтів, артралгія, інфекції 3-4 ступеня тяжкості, серцева недостатність. Не спостерігалося збільшення фебрильної нейтропенії. Рідше відзначалися нейтропенія 3-4 ступеня тяжкості, затримка рідини, нейросенсорні та нейромоторні реакції, висип та десквамація, алергічні реакції. Додатково спостерігалися безсоння, підвищення концентрації креатиніну в крові. Комбінація препарату Таксотер з цисплатином або карбоплатином При застосуванні цієї схеми хіміотерапії порівняно з монотерапією препаратом Таксотер частіше виникали тромбоцитопенія, включаючи тромбоцитопенію 3-4 ступеня тяжкості (переважно при застосуванні карбоплатину); анемія, включаючи анемію 3-4 ступеня тяжкості; нудота, включаючи нудоту 3-4 ступеня тяжкості; діарея 3-4 ступеня тяжкості; анорексія (переважно при застосуванні цисплатину), включаючи анорексію 3-4 ступеня тяжкості; реакції у місці введення. Однак рідше спостерігалися нейтропенія, включаючи нейтропенію 3-4 ступеня тяжкості; анемія, включаючи анемію 3-4 ступенів тяжкості, інфекції; фебрильна нейтропенія; алергічні реакції; шкірні реакції; ураження нігтів; затримка рідини; включаючи затримку рідини 3-4 ступеня тяжкості (переважно при застосуванні карбоплатину); стоматит, нейросенсорна та, меншою мірою, нейромоторна нейропатія;алопеція; астенія та міалгія. Додатково спостерігалися: лихоманка за відсутності інфекції, зокрема 3-4 ступеня тяжкості; біль. Комбінація препарату Таксотер з преднізолоном або преднізоном При застосуванні препарату Таксотер у комбінації з преднізолоном або преднізоном порівняно з монотерапією препаратом Таксотер значно зменшувалась частота виникнення побічних ефектів, таких як: анемія, у тому числі 3-4 ступеня тяжкості; інфекції; нейтропенія, у тому числі 3-4 ступеня тяжкості; тромбоцитопенія; фебрильна нейтропенія; слабкість; алергічні реакції; нейросенсорні та нейромоторні реакції; алопеція; висип; десквамація; нудота; діарея; стоматит; блювання; анорексія; міалгія; артралгія; затримка рідини; але частіше спостерігалися порушення смаку та серцева недостатність. Додатково спостерігалися носова кровотеча, кашель, задишка, слабкість, сльозотеча. Комбінація препарату Таксотер® з цисплатином та фторурацилом При застосуванні цієї комбінації порівняно з монотерапією препаратом Таксотер® частіше спостерігалася анемія, у тому числі 3-4 ступеня тяжкості; тромбоцитопенія, у тому числі 3-4 ступеня тяжкості; фебрильна нейтропенія; нейтропенічні інфекції (навіть у разі застосування Г-КСФ); нудота; блювання; анорексія; стоматит; діарея; езофагіт/дисфагія/болі при ковтанні; та рідше спостерігалися інфекції; алергічні реакції; затримка рідини; нейросенсорні та нейромоторні реакції; міалгія; алопеція; висип; свербіння; ураження нігтів; шкірна десквамація; порушення ритму серця. Додатково спостерігалися: лихоманка за відсутності інфекції; летаргія (сонливість, загальмованість, заціпеніння); зміни слуху; запаморочення; сльозотеча; сухість шкіри; печія; ішемія міокарда; венозні порушення; болі, зумовлені пухлиною; кон'юнктивіт; зниження маси тіла. Профілактичне застосування Г-КСФ знижує частоту розвитку фебрильної нейтропенії та/або нейтропенічних інфекційних ускладнень. Дані, отримані при застосуванні препарату після його реєстрації Доброякісні, злоякісні та неуточнені новоутворення (включаючи кісти та поліпи) Дуже рідко Гострий мієлоїдний лейкоз та мієлодиспластичний синдром, пов'язані з доцетакселом, при його застосуванні у поєднанні з іншими хіміотерапевтичним та засобами та та/або опроміненням. Порушення з боку крові та лімфатичної системи Повідомлялося про пригнічення кістковомозкового кровотворення та інші гематологічні побічні реакції. Повідомлялося про розвиток синдрому дисемінованого внутрішньосудинного згортання (ДВС-синдрому), часто у поєднанні із сепсисом або мультиорганною недостатністю. Порушення з боку імунної системи Рідко Анафілактичний шок, іноді зі смертельним наслідком, У пацієнтів, які отримували премедикацію, ці випадки закінчувалися летальним кінцем дуже рідко. Порушення з боку нервової системи Рідко Судоми або минущі втрати свідомості, що іноді розвилися під час внутрішньовенного інфузійного введення препарату. Порушення з боку органу зору Рідко Сльозотеча у поєднанні з кон'юнктивітом або без нього і дуже рідко – випадки обструкції слізного каналу, що призводять до надмірної сльозотечі. Минущі візуальні розлади (спалахи світла в очах, поява худобою) зазвичай виникають під час внутрішньовенного інфузійного введення препарату і поєднуються з розвитком реакцій гіперчутливості, які зазвичай зникали після припинення внутрішньовенної інфузії. У пацієнтів, які отримували лікування доцетакселом, а також іншими таксанами, повідомлялося про випадки розвитку кістозного набряку макули. Порушення з боку органу слуху та лабіринтні порушення Рідко Ототоксична дія препарату, порушення слуху та/або втрата слуху, включаючи випадки, що асоціюються з іншими ототоксичними препаратами. Порушення з боку серця та судин Рідко Випадки венозних тромбоемболічних ускладнень та інфаркту міокарда. Порушення з боку дихальної системи, органів грудної клітки та середостіння. Рідко Гострий респіраторний дистрес-синдром, інтерстиціальна пневмонія/пневмоніт, інтерстиціальна хвороба легень, легеневий фіброз, дихальна недостатність, які могли призводити до летального результату. При одночасному проведенні опромінення поодинокі випадки радіаційного пневмоніту. Порушення з боку шлунково-кишкового тракту Рідко Дегідратація як наслідок розвитку реакцій з боку шлунково-кишкового тракту; перфорація шлунка чи кишечника; коліт, включаючи ішемічний; нейтропенічний ентероколіт; випадки ілеуса (кишкової непрохідності) та кишкової обструкції. Порушення з боку печінки та жовчовивідних шляхів Рідко Випадки гепатиту, іноді зі смертельним наслідком, переважно у пацієнтів із супутніми захворюваннями печінки. Порушення з боку шкіри та підшкірних тканин Дуже рідко Випадки шкірного червоного вовчаку, бульозного висипу, такий як багатоформна еритема, синдром Стівенса-Джонсона, токсичний епідермальний некроліз. Повідомлялося про розвиток змін, подібних до склеродермії, яким зазвичай передував периферичний лімфангіектатичний набряк. У деяких випадках у розвиток цих станів вносили свій внесок кілька факторів, такі як супутні інфекції, одночасно прийняті інші лікарські засоби та супутні захворювання. Загальні розлади та порушення у місці введення Рідко Феномен повернення місцевої променевої реакції в раніше опроміненій ділянці, дегідратація, набряк легенів. Порушення з боку нирок та сечовивідних шляхів Повідомлялося про погіршення функції нирок та розвиток ниркової недостатності, що у більшості випадків асоціюються з одночасним застосуванням нефротоксичних препаратів. Порушення з боку обміну речовин та харчування Повідомлялося про розвиток випадків гіпонатріємії, головним чином, у поєднанні з дегідратацією, блюванням та пневмонією.Взаємодія з лікарськими засобамиДослідження in vitro показали, що біотрансформація препарату може змінюватися при одночасному застосуванні речовин, що індукують або інгібують ізоферменти цитохрому CYP3A, або метаболізуються (конкурентне інгібування) за допомогою ізоферментів цитохрому CYP3A, таких як циклоспорин, теріне У зв'язку з цим необхідно бути обережними при одночасному призначенні подібних препаратів, враховуючи можливість вираженої взаємодії. При одночасному застосуванні з сильними інгібіторами ізоферменту CYP3A4 частота розвитку побічних ефектів препарату Таксотер може збільшуватися внаслідок зниження його метаболізму. У фармакокінетичному дослідженні за участю 7 пацієнтів, спільне застосування доцетакселу та сильного інгібітору ізоферменту CYP3A4 кетоконазолу призводило до значного зменшення (на 49%) кліренсу доцетакселу. Якщо неможливо уникнути спільного застосування сильних інгібіторів ізоферменту CYP3A4 (таких як кетоконазол, ітраконазол, кларитроміцин, індинавір, нефазодон, нелфінавір, ритонавір, саквінавір, телитроміцин і вориконазол), то дану комбінацію слід означати. при цьому потрібне ретельне клінічне спостереження та можливість корекції дози препарату Таксотер. Фармакокінетика доцетакселу в присутності преднізолону була вивчена у хворих на метастатичний рак передміхурової залози. Незважаючи на те, що доцетаксел метаболізується за допомогою ізоферменту CYP3A4, а преднізолон є індуктором ізоферменту CYP3A4, не спостерігалося статистично достовірного впливу преднізолону на фармакокінетику доцетакселу. Доцетаксел має високий зв'язок з білками плазми (>95%). In vitro лікарські препарати, що міцно зв'язуються з білками плазми крові, такі як еритроміцин, дифенгідрамін, пропранолол, пропафенон, фенітоїн, саліцилати, сульфаметоксазол та натрію вальпроат, не порушують зв'язування доцетакселу білками плазми крові. Дексаметазон також не впливає на рівень зв'язування доцетакселу з білками плазми. Доцетаксел не впливає на зв'язування дигітоксину з білками плазми. Фармакокінетика доцетакселу, доксорубіцину та циклофосфаміду не змінювалася при їх спільному застосуванні. Є відомості про взаємодію доцетакселу та карбоплатину. При застосуванні комбінації карбоплатину та доцетакселу кліренс карбоплатину збільшується на 50% порівняно з монотерапією карбоплатином.Спосіб застосування та дозиЛікування препаратом Таксотер слід проводити тільки під наглядом лікаря, який має досвід проведення протипухлинної хіміотерапії в умовах спеціалізованого стаціонару. Для попередження реакцій підвищеної чутливості, а також з метою зменшення затримки рідини всім пацієнтам, які отримують препарат Таксотер® (крім пацієнтів з раком передміхурової залози, рекомендації щодо премедикації у яких див. нижче), у разі відсутності протипоказань до його введення проводиться премедикація глюкокортикостероїдом, наприклад , дексаметазоном внутрішньо у дозі 16 мг/добу (по 8 мг двічі на добу) протягом 3 днів, починаючи за 1 день до введення препарату Таксотер. У пацієнтів з раком передміхурової залози, які отримують супутнє лікування переднізоном або преднізолоном, проводиться премедикація дексаметазоном у дозі 8 мг за 12, 3 та 1 годину до початку введення препарату Таксотер Для зниження ризику розвитку гематологічних ускладнень рекомендується профілактичне введення гранулоцитарного колонієстимулюючого фактора (Г-КСФ). Препарат Таксотер® вводиться внутрішньовенно краплинно протягом 1 години 1 раз на 3 тижні. Рак молочної залози (РМЗ) Ад'ювантна терапія При ад'ювантній терапії операбельного РМЗ з ураженням регіонарних лімфовузлів та операбельного РМЗ без ураження регіонарних лімфовузлів, рекомендована доза препарату Таксотер® становить 75 мг/м2 через 1 годину після введення доксорубіцину (50 мг/м2) та циклофосфами (схема ТАС). Усього 6 циклів (див. також далі "Корекція доз при хіміотерапії"). При ад'ювантній терапії пацієнтів з операбельним раком молочної залози з пухлинною гіперекспресією HER2 рекомендуються наведені нижче дози препарату Таксотер. Хіміотерапія за схемою АС ТН АС (цикли 1-4): доксорубіцин (А) 60 мг/м2 з наступним введенням циклофосфаміду (С) 600 мг/м2 кожні 3 тижні, 4 цикли. ТН (цикли 5-8): доцетаксел (Т) 100 мг/м2 1 раз на 3 тижні, 4 цикли та трастузумаб (Н), що вводиться щотижня відповідно до наступної схеми: Цикл 5 (починається через 3 тижні після останнього циклу АС): день 1 – трастузумаб 4 мг/кг (навантажувальна доза), день 2 - доцетаксел 100 мг/м2 день 8 та 15: трастузумаб 2 мг/кг. Цикли 6-8: день 1: доцетаксел 100 мг/м2 та трастузумаб 2 мг/кг, день 8 та 15: трастузумаб 2 мг/кг. Через три тижні після дня 1 циклу 8: трастузумаб 6 мг/кг кожні 3 тижні. Трастузумаб вводиться загалом протягом 1 року. Неоад'ювантна терапія Для проведення неоад'ювантної терапії пацієнтів з операбельним та місцево-поширеним раком молочної залози рекомендуються наведені нижче дози препарату Таксотер®: АС (цикли 1-4): доксорубіцин (А) 60 мг/м2 - з наступним введенням циклофосфаміду (С) 600 мг/м2 кожні 3 тижні, 4 цикли. Т (цикли 5-8): доцетаксел (Т) 100 мг/м2 1 раз на 3 тижні, 4 цикли. Місцево-поширений або метастатичний РМЗ При місцево-поширеному або метастатичному РМЗ як терапія першої лінії доцетаксел 75 мг/м2-вводиться в комбінації з доксорубіцином 50 мг/м2; як терапія 2 лінії рекомендована доза доцетакселу в монотерапії становить 100 мг/м2. Для комбінації препарат Таксотер плюс трастузумаб рекомендована доза препарату Таксотер становить 100 мг/м2 кожні 3 тижні з щотижневим введенням трастузумабу. Початкова внутрішньовенна інфузія доцетакселу проводиться наступного дня після введення першої дози трастузумабу. Наступні дози доцетакселу вводяться безпосередньо після закінчення внутрішньовенної інфузії трастузумабу (при хорошій переносимості попередньої дози трастузумабу). Для отримання інформації про дози та спосіб введення трастузумабу див. інструкцію з медичного застосування трастузумабу. При комбінації з капецитабіном рекомендована доза доцетакселу становить 75 мг/м2 кожні 3 тижні, а капецитабіну – 1250 мг/м2 внутрішньо двічі на добу (протягом 30 хв після їди) протягом 2-х тижнів з наступним однотижневим періодом відпочинку. Для розрахунку дози капецитабіну відповідно до площі поверхні тіла див. інструкцію щодо застосування капецитабіну. Недрібноклітинний рак легені У пацієнтів, які не отримували раніше хіміотерапію, рекомендується наступна схема лікування: доцетаксел 75 мг/м2, відразу після нього введення цисплатину 75 мг/м2 протягом 30-60 хв або карбоплатину (AUC 6 мг/мл/хв) протягом 30- 60 хв. Для лікування після неефективності хіміотерапії на основі препаратів платини рекомендується монотерапія доцетакселом у дозі 75 мг/м2. Метастатичний рак яєчників Для терапії 2-ої лінії раку яєчників рекомендується доза доцетакселу 100 мг/м2 кожні 3 тижні у монотерапії. Рак передміхурової залози Для лікування пацієнтів з раком передміхурової залози рекомендована доза препарату Таксотер становить 75 мг/м2 раз на три тижні. Преднізон або преднізолон застосовують тривало по 5 мг внутрішньо 2 рази на добу. Рак шлунку Для лікування раку шлунка рекомендована доза препарату Таксотер становить 75 мг/м2 у вигляді одногодинної внутрішньовенної інфузії з наступною внутрішньовенною інфузією цисплатину 75 мг/м2 протягом 1-3 годин (обидва препарати лише в перший день кожного циклу хіміотерапії). Після завершення введення цисплатину проводять 24-годинну внутрішньовенну інфузію фторурацилу 750 мг/м2/добу протягом 5 діб. Лікування повторюється кожні 3 тижні. Пацієнти повинні отримувати премедикацію протиблювотними препаратами та відповідне додаткове введення рідини (гідратацію) для введення цисплатину. Для зменшення ризику гематологічної токсичності (див. "Корекція доз при хіміотерапії") з профілактичною метою показано введення Г-КСФ. Рак голови та шиї Пацієнти повинні отримувати премедикацію протиблювотними засобами, їм повинна проводитися відповідна гідратація (до та після введення цисплатину). Слід проводити профілактику розвитку нейтропенічних інфекцій. Усі пацієнти, у яких застосовувалися схеми лікування Таксотер®, профілактично отримували антибіотики. Індукційна хіміотерапія з наступною променевою терапією Для індукційної терапії при місцево-поширеному неоперабельному плоскоклітинному раку голови та шиї рекомендована доза препарату Таксотер® становить 75 мг/м2 у вигляді одногодинної внутрішньовенної інфузії з подальшим введенням цисплатину в дозі 75 мг/м2 протягом 1 години. кожного циклу хіміотерапії). Після цього проводиться безперервна внутрішньовенна інфузія фторурацилу в дозі 750 мг/м2 на добу протягом 5 діб. Ця схема повторюється кожні 3 тижні протягом 4 циклів. Після хіміотерапії пацієнтам має бути проведена променева терапія. Індукційна хіміотерапія з подальшою хіміопроменевою терапією Для індукційної терапії місцево-поширеного плоскоклітинного раку голови та шиї (технічно нерезектабельного, з низькою ймовірністю хірургічного лікування або при вирішенні збереження органу) рекомендована доза препарату Таксотер® становить 75 мг/м2 у вигляді одногодинної внутрішньовенної інфузії з подальшою годинної внутрішньовенної інфузією цисплатину 100 мг/м2 (обидва препарати вводяться тільки в перший день кожного циклу хіміотерапії) та з наступною безперервною внутрішньовенною інфузією фторурацилу в дозі 1000 мг/м2/добу з 1 по 4 день. Ця схема лікування повторюється кожні 3 тижні, лише 3 цикли. Після хіміотерапії пацієнтам має бути проведена хіміопроменева терапія. Для отримання відомостей про корекцію доз цисплатину та фторурацилу див. інструкції щодо застосування цих препаратів. Корекція доз при хіміотерапії Загальні принципи Препарат Таксотер® повинен вводитись при кількості нейтрофілів у периферичній крові ≥ 1500/мкл. У разі розвитку фебрильної нейтропенії, зниження кількості нейтрофілів Комбінована терапія, що включає препарат Таксотер для лікування РМЗ Ад'ювантна терапія раку молочної залози Пацієнткам з раком молочної залози, які отримують ад'ювантну терапію препаратом Таксотер у комбінації з доксорубіцином та циклофосфамідом (схема ТАС), з метою первинної профілактики рекомендується введення Г-КСФ. Пацієнткам, які перенесли фебрильну нейтропенію або нейтропенічну інфекцію, у всіх наступних циклах необхідно зменшити дозу препарату Таксотер до 60 мг/м2. У пацієнток, у яких розвинувся стоматит 3 або 4 ступеня тяжкості, потрібне зниження дози доцетакселу до 60 мг/м2. Препарат Таксотер® у хіміотерапевтичній схемі АСТ При операбельному та місцевопоширеному раку молочної залози після епізоду фебрильної нейтропенії або інфекції на фоні неоад'ювантної терапії за схемою АСТ необхідно з профілактичною метою застосовувати Г-КСФ на всіх наступних циклах, а доза препарату Таксотер у схемі АСТ повинна бути знижена з 1 75 мг/м2. Препарат Таксотер® у хіміотерапевтичній схемі АС ТН При операбельному раку молочної залози з пухлинною гіперекспресією HER2 після епізоду фебрильної нейтропенії або інфекції на тлі ад'ювантної терапії за схемою АС ТН необхідно з профілактичною метою застосовувати Г-КСФ на всіх наступних циклах, а доза доцетакселу у схемі АС ТН0 м2 до 75 мг/м2. Так як у клінічній практиці спостерігався розвиток нейтропенії на першому ж циклі хіміотерапії, слід враховувати нейтропенічний ризик та загальноприйняті в даний час рекомендації та при необхідності застосовувати Г-КСФ. У разі розвитку стоматиту 3 або 4 ступеня тяжкості, залежно від схеми хіміотерапії, дозу доцетакселу у схемі АС ТН слід зменшити зі 100 мг/м2 до 75 мг/м2. Для корекції дози трастузумабу див. інструкції із застосування трастузумабу. Препарат Таксотер у комбінації з капецитабіном. Для корекції дози капецитабіну при його комбінації з препаратом Таксотер див. інструкцію з медичного застосування капецитабіну. При застосуванні препарату Таксотер у комбінації з капецитабіном при першій появі токсичності 2 ступеня тяжкості, яка зберігається на початок наступного циклу, наступний цикл лікування може бути відкладений до зниження токсичності до 0-1 ступеня тяжкості, при цьому під час наступного циклу лікування вводиться 100% початкової дози. У пацієнтів з повторним розвитком токсичності 2 ступеня тяжкості або першим розвитком токсичності 3 ступеня тяжкості в будь-який час циклу лікування відкладається до зниження токсичності до 0-1 ступеня тяжкості, потім лікування препаратом Таксотер відновлюється в дозі 55 мг/м2. При будь-якій подальшій появі токсичності або появі будь-якої токсичності 4 ступеня тяжкості введення препарату Таксотер® має бути припинено. Комбінована терапія, що включає препарат Таксотер®, при недрібноклітинному раку легені Препарат Таксотер у комбінації з цисплатином або карбоплатином У пацієнтів, які спочатку отримували доцетаксел у дозі 75 мг/м2 у комбінації з цисплатином або карбоплатином і у яких кількість тромбоцитів у попередньому циклі знижувалася до 25000/мкл, або у пацієнтів, у яких розвинулася фебрильна нейтропенія, або у пацієнтів з тяжкою Доза доцетакселу в наступних циклах повинна бути знижена до 65 мг/м2. Для корекції дози цисплатину див. інструкцію із застосування цисплатину. Препарат Таксотер у комбінації з цисплатином та фторурацилом при раку шлунка або раку голови та шиї. Пацієнти, які отримують препарат Таксотер у комбінації з цисплатином і фторурацилом, відповідно до існуючих загальноприйнятих рекомендацій повинні отримувати протиблювотні препарати та достатню гідратацію. Для зменшення ризику ускладненої нейтропенії слід застосовувати ГКСФ. Якщо незважаючи на застосування Г-КСФ, виникає фебрильна нейтропенія, тривала нейтропенія або нейтропенічна інфекція, дозу препарату Таксотер слід зменшити з 75 до 60 мг/м2. При подальшому розвитку епізодів ускладненої нейтропенії рекомендовано зменшити дозу препарату Таксотер з 60 мг/м2 до 45 мг/м2. При розвитку тромбоцитопенії 4-го ступеня тяжкості дозу препарату Таксотер® рекомендується зменшити з 75 мг/м2 до 60 мг/м2. Наступні цикли із застосуванням доцетакселу можливі за кількості нейтрофілів > 1500/мкл та тромбоцитів > 100000/мкл. При завзятому збереженні даних токсичних проявів лікування слід припинити. Рекомендована корекція доз при розвитку токсичності у пацієнтів, які отримують препарат Таксотер у комбінації з цисплатином та фторурацилом (ФУ): Діарея 3 ступеня тяжкості. Перший епізод – зменшити дозу ФУ на 20%. Повторний епізод: зменшити дозу препарату Таксотер на 20%. Діарея 4 ступеня тяжкості. Перший епізод: зменшити дози препарату Таксотер та ФУ на 20%. Повторний епізод: припинити лікування. Стоматит/мукозит 3 ступеня тяжкості. Перший епізод – зменшити дозу ФУ на 20%. Повторний епізод: припинити прийом ФУ у всіх наступних циклах. Третій епізод: зменшити дозу препарату Таксотер на 20% Стоматит/мукозит 4 ступеня тяжкості. Перший епізод: припинити прийом ФУ у всіх наступних циклах. Повторний епізод: зменшити дозу препарату Таксотер на 20%. Для отримання рекомендацій щодо корекції доз цисплатину та фторурацилу див. інструкції щодо їх застосування. У пацієнтів із плоскоклітинним раком голови та шиї, у яких розвинулася ускладнена нейтропенія (включаючи пролонговану нейтропенію, фебрильну нейтропенію або інфекцію), у всіх наступних циклах з профілактичною метою рекомендується застосування Г-КСФ (наприклад, з 1 по 15 день циклу). Особливі групи пацієнтів Діти Безпека та ефективність препарату Таксотер у дітей не вивчена. Є обмежений досвід застосування препарату Таксотер у дітей. Поки не встановлена ефективність та безпека застосування препарату Таксотер при раку носоглотки у дітей та підлітків від 1 міс до 18 років. Препарат Таксотер® не застосовувався у дітей за показаннями: рак молочної залози, недрібноклітинний рак легені, рак передміхурової залози, рак шлунка та рак голови та шиї, за винятком малодиференційованого раку носоглотки (тип I та II). Пацієнти похилого віку Виходячи з даних популяційного фармакокінетичного аналізу, відсутні спеціальні вказівки щодо застосування препарату Таксотер у пацієнтів похилого віку. У пацієнтів 60 років і старше при комбінації препарату Таксотер з капецитабіном рекомендується зниження дози капецитабіну на 25% (див. інструкцію щодо застосування капецитабіну). Пацієнти з печінковою недостатністю Виходячи з фармакокінетичних даних, отриманих для препарату Таксотер® у монотерапії в дозі 100 мг/м2, у пацієнтів з активністю АЛТ та/або ACT > 1,5 ВГН або активністю лужної фосфатази >2,5 ВГН, рекомендована доза препарату Таксотер® становить 75 мг/м2. У пацієнтів з підвищенням концентрації білірубіну в крові (> 1 ВГН) та/або з підвищенням активності АЛТ та ACT (> 3,5 ВГН) у поєднанні з підвищенням активності лужної фосфатази (> 6 ВГН), не може бути рекомендовано зниження дози та не слід без суворих показань застосовувати доцетаксел. Комбінація препарату Таксотер® з цисплатином і фторурацилом при лікуванні раку шлунка не застосовувалася у пацієнтів з підвищенням активності АЛТ та/або ACT (> 1,5 ВГН) у поєднанні з підвищенням активності лужної фосфатази (> 2,5 ВГН) та підвищеною концентрацією білірубіну в крові (> 1 ВГН). У таких пацієнтів не може бути рекомендовано зниження дози і не слід без суворих показань застосовувати доцетаксел. На даний момент відсутні дані щодо застосування препарату Таксотер у комбінації з іншими препаратами у пацієнтів з порушеннями функції печінки. Пацієнти з порушеннями функції нирок Відсутні дані щодо застосування доцетакселу у пацієнтів з тяжкими порушеннями функції нирок. Приготування інфузійного розчину Концентрат для приготування розчину для інфузії 20 мг/0,5 мл: реальний вміст у флаконі 24,4 мг/0,61 мл, що дозволяє компенсувати втрати рідини при приготуванні попередньо змішаного розчину, зумовлені спінюванням, адгезією до стінок флакона та наявністю "мертвого" простору". Таким чином, надлишок препарату у флаконі гарантує, що після розведення його вмісту розчинником, що додається, мінімальний обсяг набраного попередньо змішаного розчину складе 2 мл, що містять 10 мг/мл донетакселу, що відповідає 20 мг (доза, зазначена на етикетці флакона). Концентрат для приготування розчину для інфузій 80 мг/2 мл: реальний вміст у флаконі 94,4 мг/2,36 мл, що дозволяє компенсувати втрати рідини при приготуванні попередньо змішаного розчину, зумовлені спінюванням, адгезією до стінок флакона та наявністю "мертвого простору" . Таким чином, надлишок препарату у флаконі гарантує, що після розведення його вмісту розчинником, що додається, мінімальний обсяг набраного попередньо змішаного розчину складе 8 мл, що містять 10 мг/мл доцетакселу, що відповідає 80 мг (доза, зазначена на етикетці флакона). При проведенні однієї внутрішньовенної інфузії НЕ МОЖНА використовувати препарат Таксотер®, концентрат для приготування інфузійного розчину (20 мг/0,5 мл та 80 мг/2 мл), у формах випуску у двох флаконах (концентрат та розчинник), разом з формами випуску препарату Таксотер ® в одному флаконі (20 мг/1 мл, 80 мг/4 мл або 160 мг/8 мл). а) Приготування попередньо змішаного розчину препарату Таксотер (з концентрацією доцетакселу 10 мг/мл) Концентрат для приготування розчину для інфузій препарату Таксотер® необхідно попередньо розвести в розчиннику, що додається. Якщо флакони з препаратом і розчинником зберігалися в холодильнику, перед розведенням їх необхідно протягом 5 хв витримати при кімнатній температурі (нижче 25 °С). Весь вміст флакона з розчинником в асептичних умовах набирається за допомогою голки в шприц (флакон розміщується трохи під кутом) і вводиться у флакон з препаратом Таксотер®. Після вилучення голки вміст флакона з отриманою сумішшю перемішують шляхом перевертання флакона вгору і вниз протягом 45 с (не струшувати!) і залишають на 5 хв при кімнатній температурі, після чого розчин перевіряється на гомогенність та прозорість (наявність піни навіть через 5 хв є нормою через вміст полісорбату 80 у складі препарату). Попередньо змішаний розчин містить доцетаксел у концентрації 10 мг/мл і має бути негайно використаний для приготування розчину для інфузій. б) Приготування розчину для інфузії Необхідний об'єм попередньо змішаного розчину відповідно до необхідної дози вводиться в мішок для інфузій або флакон, що містить 250 мл 5% розчину декстрози або 0,9% натрію розчину хлориду. Якщо необхідна доза доцетакселу перевищує 200 мг, її слід розводити у більшому обсязі розчину для інфузії, щоб концентрація доцетакселу не була вищою 0,74 мг/мл. Вміст мішка для інфузій або флакона слід перемішати за допомогою обертальних рухів. Інфузія отриманого розчину повинна бути проведена не пізніше 4 годин після приготування (включаючи 1 год введення) при зберіганні при кімнатній температурі (нижче 25 ° С) та звичайних умовах освітленості. Попередньо змішаний розчин препарату Таксотер і розчин для інфузії, як і будь-які інші препарати для парентерального застосування, необхідно оглядати перед введенням; за наявності осаду розчин слід знищити. Залишки препарату та всі матеріали, використані для його розведення та введення, слід утилізувати відповідно до стандартних приписів.ПередозуванняСимптоми Є незначна кількість повідомлень про передозування. Основними проявами передозування були пригнічення функції кісткового мозку, периферична нейротоксичність та мукозит (запалення слизових оболонок). Лікування Нині антидот до доцетакселу не відомий. У разі передозування хворого слід госпіталізувати до спеціалізованого відділення та ретельно контролювати функцію життєво важливих органів. Хворим слід, якнайшвидше, призначити Г-КСФ. При необхідності – симптоматична терапія.Запобіжні заходи та особливі вказівкиНейтропенія Слід проводити частий контроль клінічного аналізу крові у пацієнтів, які отримують терапію препаратом Таксотер. Максимальне зниження нейтрофілів настає до 7 дня, але у пацієнтів, які раніше проходили інтенсивний курс хіміотерапії, цей інтервал може бути коротшим. При розвитку вираженої нейтропенії ( У разі введення Г-КСФ пацієнтам, які отримують препарат Таксотер у комбінації з цисплатином та фторурацилом, фебрильна нейтропенія та/або нейтропенічні інфекції розвиваються рідше. Тому при застосуванні цієї комбінації необхідно з профілактичною метою введення ГКСФ для зменшення ризику розвитку ускладненої нейтропенії (фебрильної нейтропенії, тривалої нейтропенії, нейтропенічної інфекції). Слід ретельно стежити за станом та лабораторними показниками пацієнтів, які отримують цю хіміотерапевтичну схему. Якщо пацієнти отримують первинну профілактику Г-КСФ (з першого циклу) при застосуванні препарату Таксотер у комбінації з доксорубіцином та циклофосфамідом (режим хіміотерапії ТАС) фебрильна нейтропенія та/або нейтропенічна інфекція розвиваються рідше. Тому при ад'ювантній хіміотерапії раку молочної залози за схемою ТАС для зменшення ризику ускладненої нейтропенії (фебрильної нейтропенії, тривалої нейтропенії, нейтропенічної інфекції) слід розглядати питання про профілактичне введення Г-КСФ з першого циклу. Слід ретельно стежити за станом пацієнтів, які отримують хіміотерапевтичну схему ТАС. Реакції гіперчутливості З метою виявлення реакцій підвищеної чутливості пацієнтів слід ретельно спостерігати, особливо під час першої та другої інфузій. Розвиток реакцій гіперчутливості можливий на перших хвилинах інфузії препарату Таксотер, тому при його введенні необхідно мати лікарські засоби та обладнання для лікування артеріальної гіпотонії та бронхоспазму. Легкі прояви гіперчутливості (почервоніння обличчя або локалізовані шкірні реакції) не вимагають переривання препарату. Незважаючи на премедикацію, у пацієнтів спостерігалися тяжкі реакції гіперчутливості, такі як виражене зниження артеріального тиску, бронхоспазм або генералізований висип/еритема та дуже рідко летальні анафілактичні реакції. Поява реакцій гіперчутливості вимагає негайного припинення введення препарату Таксотер і проведення відповідної терапії. Пацієнтам, які перенесли тяжкі реакції гіперчутливості, не слід відновлювати лікування препаратом Таксотер. Шкірні реакції При застосуванні доцетакселу спостерігалася локалізована еритема кінцівок (долонь та ступнів) з набряком та подальшим лущенням (долонно-підошовний синдром). Пацієнти з печінковою недостатністю У пацієнтів, які отримують монотерапію доцетакселом у дозі 100 мг/м2 та мають підвищену активність "печінкових" трансаміназ (АЛТ та/або ACT), що більш ніж у 1,5 рази перевищує ВГН, у поєднанні з підвищенням активності лужної фосфатази, більш ніж у 2 ,5 рази вище ВГН, дуже високий ризик розвитку тяжких побічних ефектів, таких як сепсис, шлунково-кишкові кровотечі, фебрильна нейтропенія, інфекції, тромбоцитопенія, тяжкі токсичні ураження шкіри аж до летального результату, а також стоматиту та астенії. У зв'язку з цим у таких пацієнтів з підвищеними показниками функціональних проб печінки рекомендована доза препарату Tacoter® становить 75 мг/м2. Функціональні проби печінки повинні проводитися до початку лікування та перед кожним наступним циклом терапії препаратом Таксотер. У пацієнтів з підвищеними концентраціями білірубіну та/або підвищеною активністю АЛТ та ACT (> 3,5 ВГН) у поєднанні з підвищенням активності лужної фосфатази > 6 ВГН препарат Таксотер® застосовувати не рекомендується. На даний момент відсутні дані щодо застосування препарату Таксотер у комбінації з іншими препаратами у пацієнтів з порушеннями функції печінки. Затримка рідини Необхідне ретельне спостереження за пацієнтами з вираженою затримкою рідини: з випотом у плевральну порожнину, перикард або асцитом. При появі набряків показано обмеження сольового та питного режиму та застосування діуретиків. Лейкоз При застосуванні комбінації препарату Таксотер з доксорубіцином та циклофосфамідом з приводу операбельного РМЗ у зв'язку з ризиком розвитку відстрочених мієлодисплазії та/або мієлоїдного лейкозу потрібен гематологічний контроль. Серцева недостатність У пацієнтів, які отримували препарат Таксотер у комбінації з трастузумабом з приводу метастатичного РМЗ з пухлинною гіперекспресією НER2, особливо після хіміотерапії, що містить антрацикліни (доксорубіцин або епірубіцин), можливий розвиток серцевої недостатності, яка може бути середньої тяжкості або тяжкої і може призвести до смерті. Коли пацієнтці показано лікування препаратом Таксотер у комбінації з трастузумабом, вона повинна пройти кардіологічне обстеження до початку терапії. Кожні три місяці слід контролювати серцеву функцію, що дозволяє виявити пацієнток, у яких може розвинутись серцева недостатність. Докладніше див. Інструкцію із застосування трастузумабу. Порушення з боку органу зору У пацієнтів, які отримували лікування доцетакселом, а також іншими таксанами, повідомлялося про розвиток кістозного набряку макули. Пацієнти, які мають порушення зору, терміново мають пройти повне офтальмологічне обстеження. У разі діагностування кістозного набряку макули лікування доцетакселом слід припинити, і пацієнту має бути розпочато відповідне лікування. Пацієнти похилого віку У порівнянні з пацієнтами молодше 60 років у пацієнтів віком 60 років і старших, які отримують комбіновану хіміотерапію Таксотер+капецитабін, спостерігалося збільшення частоти пов'язаних з лікуванням несприятливих явищ 3 та 4 ступеня тяжкості, пов'язаних з лікуванням серйозних НПР та ранньої відміни лікування внаслідок розвитку НПР . Є обмежені дані про застосування комбінації доцетакселу з доксорубіцином та циклофосфамідом у пацієнток віком від 70 років. У пацієнтів 65 років і старше, які отримували лікування препаратом Таксотер кожні 3 тижні з приводу раку передміхурової залози, частота змін нігтів, розвитку анемії, інфекцій, анорексії, зниження маси тіла була на ≥ 10% більше, ніж у пацієнтів молодшого віку, а у пацієнтів 75 років і старше частота лихоманки, діареї, анорексії та периферичних набряків була на ≥ 10% більше, ніж у пацієнтів молодшого віку. Однак відмінностей щодо ефективності терапії при порівнянні літніх та молодших пацієнтів виявлено не було. При застосуванні комбінації доцетакселу з цисплатином і фторурацилом наступні побічні реакції (всіх ступенів тяжкості): летаргія (сонливість, загальмованість, заціпеніння), стоматит, фебрильна нейтропенія/нейтропенічна інфекція, діарея у пацієнтів старше 65 років. молодшого віку. Тому пацієнти старше 65 років, які отримують цю комбінацію, потребують ретельного спостереження. Необхідність контрацепції Чоловікам та жінкам дітородного віку під час лікування препаратом Таксотер необхідно застосовувати надійні методи контрацепції. Так як у доклінічних дослідженнях було показано, що доцетаксел має генотоксичну дію і може порушити чоловічу фертильність (здатність до зачаття), чоловікам, які отримують лікування доцетакселом, рекомендується утримуватися від зачаття дитини під час лікування доцетакселом та протягом не менше 6 місяців після закінчення хіміотерапії та порадити до лікування зробити консервацію сперми. Жінкам у разі настання у них вагітності під час лікування слід терміново повідомити про це свого лікаря. Нейротоксичність Розвиток тяжкої сенсорної нейропатії потребує зниження дози препарату Таксотер. Зміст етанолу У препараті Таксотер міститься етанол у концентрації 50 об'ємних відсотків (тобто до 0,385 г (0,5 мл) безводного етанолу у флаконі 20 мг/1 мл, до 1,58 г (2 мл) безводного етанолу у флаконі 80 мг/4 мл). Це слід брати до уваги при застосуванні препарату у пацієнтів Це слід брати до уваги при застосуванні препарату у пацієнтів з алкоголізмом та пацієнтів із групи ризику (пацієнтів із захворюваннями печінки, печінковою недостатністю та епілепсією). Також слід брати до уваги можливий вплив етанолу на центральну нервову систему. Етанол, що міститься у даній лікарській формі, може змінювати дію інших лікарських засобів. Звернення та запобіжні заходи при поводженні з препаратом Таксотер® Препарат Таксотер є протипухлинним препаратом; як і у випадку інших потенційно токсичних речовин, необхідно дотримуватися обережності при його застосуванні та приготуванні розчинів. Рекомендується користуватися рукавичками. Якщо розчин препарату Таксотер або інфузійний розчин препарату Таксотер потрапляє на шкіру, то її слід негайно ретельно вимити водою з милом. При попаданні концентрату або інфузійного розчину препарату Таксотер на слизові оболонки їх слід негайно ретельно промити водою. Неоад'ювантна хіміотерапія раку молочної залози При досягненні повного або часткового морфологічного регресу пухлини на неоад'ювантній хіміотерапії проводиться хірургічне видалення пухлини та при можливості пахвова лімфодисекція. Проведення додаткової ад'ювантної хіміотерапії після досягнення повного або часткового морфологічного регресу не покращує виживання пацієнтів. Тому проведення ад'ювантної хіміотерапії не обґрунтовано для хворих, які досягли повного або часткового морфологічного регресу пухлини після неоад'ювантної хіміотерапії. Якщо відповідь є мінімальною після кількох циклів неоад'ювантної хіміотерапії, або хвороба прогресує у будь-який момент, необхідно розглянути альтернативний режим хіміотерапії та/або передопераційної променевої терапії з подальшим хірургічним втручанням у вигляді мастектомії з пахвою лімфодисекцією. Післяопераційна ад'ювантна терапія для цих пацієнтів складається із завершення запланованої хіміотерапії, якщо вона не була завершена до хірургічного втручання, з подальшою гормональною терапією у жінок з позитивним статусом естрогенових та/або прогестеронових рецепторів. Хворим на рак молочної залози з пухлинною гіперекспресією HER2 призначається трастузумаб до одного року. Вплив на здатність до керування автотранспортом та управління механізмами Спеціальних досліджень не проводилось. Однак розвиток побічних реакцій з боку нервової системи, органу зору, шлунково-кишкового тракту та ін., а також наявність у складі препарату етанолу можуть призвести до зниження швидкості психомоторної реакції та уваги. У зв'язку з цим не рекомендується під час лікування препаратом Таксотер® керувати автомобілем та займатися іншими потенційно небезпечними видами діяльності.Умови відпустки з аптекЗа рецептом
238,00 грн
195,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. Активна речовина: тамоксифен цитрат 30.4 мг, що відповідає вмісту тамоксифену 20 мг. Допоміжні речовини: лактози моногідрат – 142.6 мг, натрію крохмалю гликолат – 20 мг, повідон – 5 мг, целюлоза мікрокристалічна – 49.6 мг, магнію стеарат – 2.4 мг. Склад оболонки: ;барвник білий опадрай - 5 мг (лактоза - 1.8 мг, титану діоксид - 1.3 мг, гіпромелоза - 1.4 мг, поліетиленгліколь 4000 - 0.5 мг). 10 шт. - упаковки контурні осередкові (3) - пачки картонні.Опис лікарської формиТаблетки, покриті оболонкою; білого або злегка жовтуватого кольору, круглі, двоопуклі, з насічкою на одному боці, з однорідною гладкою поверхнею.Фармакотерапевтична групаТамоксифен є нестероїдним антиестрогенним засобом, що має також слабкі естрогенні властивості. Його дія ґрунтується на здатності блокувати рецептори естрогенів. Тамоксифен, а також деякі його метаболіти конкурують з естрадіолом за місцями зв'язування з цитоплазматичними рецепторами естрогену в тканинах молочної залози, матки, піхви, передньої частки гіпофізу та пухлинах з високим вмістом рецепторів естрогену. На противагу рецепторному комплексу естрогену рецепторний комплекс тамоксифену не стимулює синтез ДНК в ядрі, а пригнічує поділ клітини, що призводить до регресії пухлинних клітин та їх загибелі.ФармакокінетикаВсмоктування та розподіл Після прийому внутрішньо тамоксифен добре всмоктується. C max ;у сироватці досягається в межах від 4 до 7 год після прийому одноразової дози. Рівнова концентрація тамоксифену в сироватці крові зазвичай досягається після 3-4 тижневого прийому. Зв'язок із білками плазми – 99%. Метаболізм та виведення Метаболізується у печінці з утворенням кількох метаболітів. Виведення тамоксифену з організму має двофазний характер з початковим T1/2; від 7 до 14 год і з наступним повільним термінальним T1/2; протягом 7 днів. Виділяється головним чином як кон'югатів, переважно, з каловими масами і лише невеликі його кількості виділяються із сечею.Клінічна фармакологіяАнтиестрогенний препарат із протипухлинною дією.Показання до застосуванняЕстрогенозалежний рак молочних залоз у жінок (особливо в менопаузі) та грудних залоз у чоловіків. Препарат може бути застосований для лікування раку яєчників, раку ендометрію, раку нирки, меланоми, сарком м'яких тканин за наявності пухлини естрогенних рецепторів, а також для лікування раку передміхурової залози при резистентності до інших лікарських засобів.Протипоказання до застосуванняВагітність; період лактації (грудного вигодовування); підвищена чутливість до тамоксифену та/або будь-якого іншого інгредієнта препарату. З обережністю: ниркова недостатність, цукровий діабет, захворювання очей (в т.ч. катаракта), тромбоз глибоких вен і тромбоемболічна хвороба (в т.ч. в анамнезі), гіперліпідемія, лейкопенія, тромбоцитоієнія, гіперкальціємія, супутняВагітність та лактаціяПротипоказане застосування препарату при вагітності. Немає достатніх даних про те, чи проникає тамоксифен у грудне молоко, тому в період лактації не слід застосовувати препарат або необхідно вирішити питання про припинення грудного вигодовування.Побічна діяПри лікуванні тамоксифеном найчастіше зустрічаються ;побічні реакції, пов'язані з його антиестрогенною дією, що проявляються у вигляді нападоподібних відчуттів жару (припливів), вагінальних кровотеч або виділень, сверблячки в області геніталій, алопеції, болю в області вогнища ураження, оссалгії, збільшення маси тіла. Менш часто або рідко спостерігалися такі побічні реакції: затримка рідини, анорексія, нудота, блювання, запор, підвищена стомлюваність, депресія, сплутаність свідомості, головний біль, запаморочення, сонливість, підвищення температури тіла, шкірні висипання, порушення зору, включаючи зміни рогівки катаракту, ретинопатію та ретробульбарний неврит. На початку лікування можливе місцеве загострення хвороби – збільшення розміру м'якотканних утворень, що іноді супроводжується вираженою еритемою уражених ділянок та прилеглих областей – яке зазвичай проходить протягом 2-х тижнів. Може зрости ймовірність виникнення тромбофлебітів та тромбоемболій. Іноді можуть спостерігатися транзиторна лейкопенія та тромбоцитопепія, а також збільшення рівня печінкових ферментів, що дуже рідко супроводжується тяжкими порушеннями функції печінки, таких як жирова інфільтрація печінки, холестаз та гепатит. У деяких пацієнтів із метастазами в кістки на початку лікування спостерігалась гіперкальціємія. Тамоксифен викликає аменорею або нерегулярність настання менструацій у жінок у передклімактеричному періоді, а також оборотний розвиток кістозних пухлин яєчників. При тривалому лікуванні тамоксифеном можуть спостерігатися зміни ендометрію, що включають гіперплазію, поліпи та у поодиноких випадках – рак ендометрію, а також розвиток фіброми матки.Взаємодія з лікарськими засобамиПри одночасному призначенні тамоксифену та цитостатиків підвищується ризик тромбоутворення. Антациди, блокатори гістамінових H2-рецепторів та інші препарати подібної дії, підвищуючи значення рН у шлунку, можуть викликати передчасне розчинення та втрату захисного ефекту кишковорозчинної таблетки. Інтервал між прийомом тамоксифену та цих препаратів має становити 1-2 год. Є повідомлення про посилення тамоксифен антикоагуляційного ефекту препаратів кумаринового ряду (наприклад варфарину). Препарати, що знижують виведення кальцію (наприклад, діуретики ряду тіазиду), можуть збільшувати ризик розвитку гіперкальціємії. Спільне застосування тамоксифену та тегафуру може сприяти розвитку активного хронічного гепатиту та цирозу печінки. Одночасне застосування тамоксифену з іншими гормональними препаратами (особливо, контрацептивами, що містять естроген) призводить до послаблення специфічної дії обох препаратів.Спосіб застосування та дозиРежим дозування зазвичай встановлюється індивідуально, залежно від показань. Добова доза становить 20-40 мг. Як стандартна доза рекомендується прийом 20 мг тамоксифену внутрішньо щодня тривало. З появою ознак прогресування захворювання прийом препарату скасовують. Таблетки слід приймати не розжовуючи, запиваючи невеликою кількістю рідини, в 1 прийом вранці, або розділивши необхідну дозу на 2 прийоми вранці і ввечері.ПередозуванняГостре передозування тамоксифеном у людини не спостерігалося. Слід очікувати, що передозування може спричинити посилення вищеописаних побічних реакцій. Специфічних антидотів немає, лікування має бути симптоматичним.Запобіжні заходи та особливі вказівкиЖінки, які отримують тамоксифен, повинні піддаватися регулярному гінекологічному обстеженню. При появі кров'янистих виділень з піхви або піхвових кровотеч прийом препарату слід припинити. У хворих із метастазами у кістки періодично під час початкового періоду лікування слід визначати концентрацію кальцію у сироватці крові. У разі виражених порушень прийом тамоксифену слід припинити тимчасово. При появі ознак тромбозу вен нижніх кінцівок (біль у ногах або їх набряклість), емболії легеневої артерії (задишка) прийом препарату слід припинити. Тамоксифен може викликати овуляцію, що підвищує ризик вагітності, у зв'язку з чим жінкам, які ведуть активне статеве життя, під час (і протягом приблизно 3 місяців після) лікування тамоксифеном рекомендується застосування механічного або негормонального протизаплідного засобу. У період терапії необхідно періодично контролювати показники зсідання крові, вміст кальцію в крові, картину крові (лейкоцити, тромбоцити), показники функції печінки, артеріальний тиск, проводити огляд у окуліста. У хворих з гіперліпідемією в процесі лікування необхідно контролювати концентрацію холестерину та тригліцеридів у сироватці крові. Вплив на здатність до керування автотранспортом та управління механізмами У період лікування необхідно утримуватися від занять потенційно небезпечними видами діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаКапсули - 1 капс. Активна речовина: темозоломід 100 мг; Допоміжні речовини: лактоза 175,7 мг, карбоксимстилкрохмаль натрію 15,0 мг, кремнію діоксид колоїдний 0,3 мг, винна кислота 3,0 мг, стеаринова кислота 6,0 мг; Склад оболонки капсули: титану діоксид 2,160 мг, барвник заліза оксид червоний 0,029 мг, лаурилсульфат натрію 0,106 мг, желатин qs; Склад чорнила для напису напису на оболонку капсул: чорного кольору барвник містить шеллак, етанол*, ізопропанол*, бутанол*, прогшленгліколь, воду очищену*, аміак водний*, калію гідроксид і барвник заліза оксид чорний. * Видаляються під час виробництва. По 5 або 20 капсул у флаконах темного скла, що загвинчуються пластмасовим ковпачком, що має вощений вкладиш з м'якого поліетилену та ущільнювальну прокладку та забезпеченим пристроєм, що запобігає відкриття флакона дітьми. У флакон поміщають згорнуту грудку вати. По 1 флакону разом з інструкцією із застосування у картонній пачці. По 1 капсулі в саші білого кольору з алюмінієвої фольги, покритої зсередини шаром поліетилену низької щільності і зовні шаром поліетилснтсрефталату (ПЕТ). По 1, 5 або 20 саші разом з інструкцією із застосування в картонній пачці.Опис лікарської формиКапсули Uni-Lock* розміру № 1, з непрозорими кришкою рожевого кольору та корпусом білого кольору. На капсулах чорним чорнилом нанесені написи: на кришечці - "TEMODAL", на корпусі - "100 mg", торговий знак у вигляді стилізованих букв "SP" та дві смужки. Капсули містять порошок від білого до світло-рожевого або світло-жовто-коричневого кольору.Фармакотерапевтична групаАлкілююча, протипухлинна.ФармакокінетикаТемодал після прийому внутрішньо швидко всмоктується і так само швидко виводиться з організму з сечею. Темодал швидко проникає через гематоенцефалічний бар'єр і потрапляє в спинно-мозкову рідину. Cmax у плазмі досягається в середньому через 0,5-1,5 год (найраніше - через 20 хв) після прийому препарату. T1/2 із плазми становить приблизно 1,8 год. Кліренс, обсяг розподілу у плазмі та T1/2 не залежать від дози. Темодал слабо зв'язується з білками (10-20%). Після перорального прийому Темодала середній рівень виведення з фекаліями протягом 7 днів становив 0,8%, що свідчить про повне всмоктування препарату. Основний шлях виведення Темодала - через нирки. Через 24 години після перорального прийому приблизно 5-10% дози визначається в незміненому вигляді в сечі; решта виводиться у вигляді 4-аміно-5-імідазол-карбоксаміду гідрохлориду (АІК), темозоломідової кислоти або неідентифікованих полярних метаболітів. Прийом Темодала разом із їжею викликає зниження Cmax на 33% та зменшення AUC на 9%. Кліренс препарату в плазмі не залежить від віку, функції нирок або вживання тютюну. Фармакокінетичний профіль препарату у хворих з порушенням функції печінки слабкого або помірного ступеня такий самий, як у осіб з нормальною функцією печінки. У дітей показник AUC вищий, ніж у дорослих. Максимальна доза (МПД), що переноситься, у дітей і дорослих виявилася однаковою і склала 1000 мг/м2 на один цикл лікування.ФармакодинамікаПри попаданні в системну циркуляцію, при фізіологічних значеннях рН піддається швидкому хімічному перетворенню з утворенням активної сполуки - монометилтріазеноімідазолкарбоксаміду (МТІК). Вважається, що цитотоксичність МТІК обумовлена в першу чергу алкілуванням гуаніну в положенні O6 і додатковим алкілуванням в положенні N7. Очевидно, цитотоксичні ушкодження, що виникають внаслідок цього, включають (запускають) механізм аберантного відновлення метилового залишку.Показання до застосуванняВперше виявлена мультиформна гліобластома - комбіноване лікування з променевою терапією з наступною ад'ювантною монотерапією. Злоякісна гліома (мультиформна гліобластома або анапластична астроцитома), за наявності рецидиву або прогресування захворювання після стандартної терапії. Поширена метастазуюча злоякісна меланома - як терапевтичний засіб першого ряду.Протипоказання до застосуванняпідвищена чутливість до темозоломіду або до інших компонентів препарату, а також до дакарбазину (ДТІК); виражена мієлосупресія; вагітність; період лактації; дитячий вік до 3 років (рецидивна або прогресуюча злоякісна гліома) або до 18 років (вперше виявлена мультиформна гліобластома або злоякісна меланома); рідкісні спадкові захворювання, такі як непереносимість галактози, дефіцит лактази або глюкозо-галактозна мальабсорбція. З обережністю: літній вік (старше 70 років); виражена ниркова чи печінкова недостатність.Вагітність та лактаціяДослідження застосування препарату Темодал у вагітних не проводилося. При проведенні доклінічних досліджень на щурах та кроликах, які отримували Темодал у дозі 150 мг/м2, було відзначено тератогенну дію та токсичну дію препарату на плід. У зв'язку з цим Темодал не рекомендується призначати під час вагітності. Невідомо, чи виділяється Темодал з грудним молоком. Під час лактації слід відмовитися від грудного вигодовування або прийому препарату.Побічна діяВперше виявлена мультиформна гліобластома (дорослі пацієнти). У таблиці 1 вказані побічні ефекти, зазначені при лікуванні пацієнтів з вперше виявленою мультиформною гліобластомою під час комбінованої та ад'ювантної фаз лікування під час клінічних випробувань (причинно-наслідковий зв'язок між прийомом препарату та побічними ефектами не було встановлено). Розподіл за частотою побічних ефектів здійснено відповідно до наступної градації: дуже часто – більше 10%, часто – більше 1% – менше 10%, іноді – більше 0,1% – менше 1%. Система організму Частота реакції Характер реакції комбінована фаза лікування (з променевою терапією) n=288 ад'ювантна фаза лікування n=224 Механізми опірності інфекцій часто кандидоз ротової порожнини, herpes simplex, фарингіт, ранова інфекція, інша інфекція кандидоз порожнини рота, інша інфекція іноді herpes simplex, herpes zoster, грипоподібні симптоми Кров та лімфатична система часто лейкопенія, лімфопенія, нейтропенія, тромбоцитопенія анемія, фебрильна нейтропенія, лейкопенія, тромбоцитопенія іноді анемія, фебрильна нейтропенія лімфоспіння, петехії Серцево-судинна система часто набряки, в т.ч. набряки ніг, крововиливу набряки ніг, крововиливи, тромбоз глибоких вен іноді серцебиття, підвищення артеріального тиску, мозковий крововилив набряки, в т.ч. периферичні, емболія легеневої артерії Органи дихання часто кашель, задишка кашель, задишка іноді пневмонія, інфекція верхніх дихальних шляхів, закладеність носа пневмонія, інфекція верхніх дихальних шляхів, синусит, бронхіт Ендокринна система іноді кушінгоїд кушінгоїд Нервова система дуже часто головний біль головний біль, судоми часто занепокоєння, емоційна лабільність, безсоння, запаморочення, розлад рівноваги, порушення концентрації уваги, сплутаність та пригнічення свідомості, судоми, погіршення пам'яті, нейропатія, парестезії, сонливість, розлад мови, тремор занепокоєння, депресія, емоційна лабільність, безсоння, запаморочення, порушення рівноваги, порушення концентрації уваги, сплутаність свідомості, розлад мови, геміпарез, погіршення пам'яті, неврологічні розлади (неуточнені), нейропатія, парестезії, сонливість, тремор іноді апатія, поведінкові розлади, депресія, галюцинації, порушення сприйняття, екстрапірамідні розлади, порушення ходи, геміпарез, гіперестезія, гіпестезія, неврологічні розлади (неуточнені), епілептичний статус, парозмія, спрага галюцинації, амнезія, порушення ходи, геміплегія, гіперестезія, порушення з боку органів чуття Шкіра та підшкірна клітковина, молочні залози дуже часто алопеція, висип алопеція, висип часто дерматит, сухість шкіри, еритема, свербіж шкіри, набряк обличчя сухість, свербіж шкіри іноді реакції фотосенсибілізації, порушення пігментації, ексфоліація еритема, порушення пігментації, підвищена пітливість, біль у молочній залозі, набряк обличчя Опорно-руховий апарат часто артралгія, м'язова слабкість артралгія, м'язово-скелетні болі, міалгія, м'язова слабкість іноді біль у спині, м'язово-скелетні болі, міалгія, міопатія біль у спині, міопатія Органи зору часто нечіткість зору нечіткість зору, диплопія, обмеження полів зору іноді біль у оці, геміанопсія, порушення зору, зниження гостроти зору, обмеження полів зору біль у оці, сухість очей, зниження гостроти зору Органи слуху та вестибулярна система часто погіршення слуху погіршення слуху, дзвін у вухах іноді біль у вусі, гіперакузія, дзвін у вухах, середній отит глухота, біль у вусі, запаморочення Травна система дуже часто анорексія, запор, нудота, блювання анорексія, запор, нудота, блювання часто підвищення активності АЛТ, гіперглікемія, зменшення маси тіла, біль у животі, діарея, диспепсія, дисфагія, стоматит, порушення смаку підвищення активності АЛТ, зменшення маси тіла, діарея, диспепсія, дисфагія, стоматит, сухість у роті, порушення смаку іноді гіпокаліємія, підвищення активності ЛФ, збільшення маси тіла, зміна кольору язика, підвищення активності ГГТ, АСТ, ферментів печінки гіперглікемія, збільшення маси тіла, здуття живота, нетримання калу, геморой, гастроентерит, захворювання зубів Сечостатева система часто часте сечовипускання, нетримання сечі нетримання сечі іноді імпотенція дизурія, аменорея, менорагія, вагінальна кровотеча, вагініт Організм загалом дуже часто втома втома часто лихоманка, больовий синдром, променева поразка, алергічна реакція лихоманка, больовий синдром, променева поразка, алергічна реакція іноді припливи, астенія, погіршення стану, озноб астенія, погіршення стану, озноб лабораторні показники. Мієлосупресія (нейтропенія та тромбоцитопенія) є дозолімітуючим побічним ефектом. Серед пацієнтів обох груп (при комбінованій та ад'ювантній терапії) зміни 3-го та 4-го ступеня з боку нейтрофілів, включаючи нейтропенію, відзначені у 8% випадків, а з боку тромбоцитів, включаючи тромбоцитопенію, – у 14% випадків. Прогресуюча або рецидивна злоякісна гліома (дорослі та діти старше 3х років) або злоякісна меланома (дорослі). Наведені нижче небажані явища, зазначені при прийомі Темодала®, розподілені за частотою виникнення відповідно до наступної градації: дуже часто – ≥10% випадків, часто – ≥1% – менше 10%, іноді – ≥0,1% – менше 1% , рідко - 0,01% - менше 0,1% і дуже рідко - менше 0,01%. З боку системи кровотворення: дуже часто – тромбоцитопенія, нейтропенія, лімфопенія; іноді – панцитопенія, лейкопенія, анемія. При лікуванні хворих з гліомою та метастазуючою меланомою були відмічені випадки тромбоцитопенії та нейтропенії 3-го або 4-го ступеня у 19 та 17% відповідно – при гліомі та у 20 та 22% відповідно – при меланомі. Госпіталізація хворого або скасування Темодала® при цьому знадобилася у 8 та 4% випадків відповідно – при гліомі та у 3 та 1,3% – при меланомі. Пригнічення кісткового мозку розвивалося зазвичай протягом перших кількох циклів лікування, з максимумом між 21-м та 28-м днями; відновлення відбувалося, як правило, протягом 1-2 тижнів. Ознак кумулятивної мієлосупресії не відзначено. З боку системи травлення: дуже часто – нудота, блювання, запор, анорексія; часто - діарея, біль у животі, диспепсія, спотворення смаку. Найчастішими були нудота та блювання. Найчастіше ці явища були 1–2-й (від слабкої до помірної) ступеня вираженості і проходили самостійно чи легко контролювалися з допомогою стандартної протиблювотної терапії. Частота вираженої нудоти та блювання – 4%. З боку нервової системи: дуже часто – головний біль; часто – сонливість, запаморочення, парестезії, астенія. З боку шкіри та шкірних придатків: часто – висипання, свербіж, алопеція, петехії; дуже рідко – кропив'янка, висип, еритродермія, мультиформна еритема, токсичний епідермальний некроліз, синдром Стівенса-Джонсона. З боку імунної системи: дуже рідко – алергічні реакції, включаючи анафілаксію. Інші: дуже часто – підвищена стомлюваність; часто - зниження маси тіла, задишка, підвищення температури тіла, озноб, загальне нездужання; рідко - опортуністичні інфекції, включаючи пневмонію, викликану Pneumocystis carinii; дуже рідко відзначався розвиток мієлодиспластичного синдрому (МДС) та вторинних злоякісних процесів, включаючи лейкемію, а також відмічався розвиток тривалої панцитопенії з ризиком розвитку апластичної анемії та необоротна безплідність.Взаємодія з лікарськими засобамиПрийом темозоломіду спільно з ранітидином не призводить до клінічно значущої зміни ступеня всмоктування темозоломіду. Спільний прийом з дексаметазоном, прохлорперазином, фенітоїном, карбамазепіном, ондансетроном, антагоністами Н2-гістамінових рецепторів або фенобарбіталом не змінює кліренс темозоломіду. Спільний прийом з вальпроєвою кислотою спричиняє слабко виражене, але статистично значуще зниження кліренсу темозоломіду. Досліджень, спрямованих на з'ясування впливу темозоломіду на метаболізм та виведення інших препаратів, не проводилося. У зв'язку з тим, що темозоломід не метаболізується у печінці та слабко зв'язується з білками, його дія на фармакокінетику інших ЛЗ малоймовірна. Застосування темозоломіду разом з іншими речовинами, що пригнічують кістковий мозок, може збільшити ймовірність мієлосупресії.Спосіб застосування та дозиПрепарат Темодал приймають внутрішньо, натще, не менше ніж за годину до їди. Призначена доза повинна бути прийнята за допомогою мінімально можливого числа капсул. Капсули не можна розкривати або розжовувати, а слід ковтати повністю, запиваючи склянкою води. Вперше виявлена мультифор.мна глиобластома Лікування дорослих пацієнтів (старше 18 років). Первинне лікування проводять у комбінації з променевою терапією. Препарат Темодал ® застосовується в дозі 75 мг/м2 щодня протягом 42 днів одночасно з проведенням променевої терапії (30 фракцій у сумарній дозі 60 Гр) з наступними 6 циклами ад'ювантної терапії. Зниження дози не рекомендується, проте прийом препарату може перериватись залежно від переносимості. Відновлення прийому препарату можливе протягом всього 42-денного періоду комбінованого лікування і аж до 49 дня, але тільки при дотриманні всіх наведених нижче умов: абсолютна кількість нейтрофілів- не нижче 1500/мкл (1,5х 109/л ), кількість тромбоцитів- нижче 100000/мкл (100х 109/л), критерій токсичності (СТС)- не вище ступеня 1 (за винятком алопеції, нудоти та блювання). Під час лікування слід щотижня проводити дослідження крові з підрахунком кількості клітин. Рекомендації щодо зниження дози або відміни препарату Темодал під час комбінованої фази лікування наведено в таблиці 1. Таблиця 1. Рекомендації щодо зниження дози або відміни препарату Темодал при комбінованому лікуванні з променевою терапією Критерій токсичності Перерва у прийомі препарату Темодал® * Припинення прийому препарату Темодал® Абсолютна кількість нейтрофілів >=500/мкл (>0,5* 109/л), але <1500/мкл (<1,5х 109/л) <500/мкл (<0,5x 109/л) Кількість тромбоцитів >=10000/мкл (>10х 109/л), але < 100000/мкл (<100х 109/л) <10000/мкл (<10х109/л) СТС (негематологічна токсичність, за винятком алопеції, нудоти та блювання) Ступінь 2 Ступінь 3 або 4 *Відновлення прийому препарату Темодал® можливе при дотриманні всіх наведених нижче умов: абсолютна кількість нейтрофілів- нс нижче 1500/мкл (1,5х 109/л ), кількість тромбоцитів- не нижче 100000/мкл (100х 109/л ), критерій СТС) - нс вище ступеня 1 (за винятком алопеції, нудоти та блювання). Ад'ювантна терапія призначається через 4 тижні після завершення комбінованої терапії та проводиться у вигляді 6 додаткових циклів. Цикл 1: препарат Темодал призначається в дозі 150 мг/м2 протягом 5 днів з наступною 23-денною перервою в лікуванні. Цикл 2: доза препарату Темодал® може бути збільшена до 200 мг/м2 на день за умови, що при першому циклі лікування виразність нсгематологічної токсичності (відповідно до шкали токсичності СТС) не перевищувала ступеня 2 (за винятком алопеції, нудоти та блювання),при цьому абсолютна кількість нейтрофілів була не нижче 1500/мкл (1,5×10%), а кількість тромбоцитів – не нижче 100000/мкл (100×10%). Якщо в циклі 2 дози препарату Темодал не була збільшена, її не слід збільшувати і в наступних циклах. Якщо в циклі 2 доза була 200 мг/м2, у такій же добовій дозі препарат призначається у наступних циклах (за відсутності токсичності). У кожному циклі прийом препарату Темодал здійснюють протягом 5 днів поспіль з наступною 23-денною перервою. Рекомендації щодо зниження дози в ад'ювантній фазі лікування дано у таблицях 2 та 3. Па 22 день лікування (21 день після прийому першої дози препарату Темодал®) необхідно провести дослідження крові з підрахунком кількості клітин. Відміну або зниження дози Темодалу слід проводити, керуючись таблицею 3.а кількість тромбоцитів – не нижче 100000/мкл (100x10%). Якщо в циклі 2 дози препарату Темодал не була збільшена, її не слід збільшувати і в наступних циклах. Якщо в циклі 2 доза була 200 мг/м2, у такій же добовій дозі препарат призначається у наступних циклах (за відсутності токсичності). У кожному циклі прийом препарату Темодал здійснюють протягом 5 днів поспіль з наступною 23-денною перервою. Рекомендації щодо зниження дози в ад'ювантній фазі лікування дано у таблицях 2 та 3. Па 22 день лікування (21 день після прийому першої дози препарату Темодал®) необхідно провести дослідження крові з підрахунком кількості клітин. Відміну або зниження дози Темодалу слід проводити, керуючись таблицею 3.а кількість тромбоцитів – не нижче 100000/мкл (100x10%). Якщо в циклі 2 дози препарату Темодал не була збільшена, її не слід збільшувати і в наступних циклах. Якщо в циклі 2 доза була 200 мг/м2, у такій же добовій дозі препарат призначається у наступних циклах (за відсутності токсичності). У кожному циклі прийом препарату Темодал здійснюють протягом 5 днів поспіль з наступною 23-денною перервою. Рекомендації щодо зниження дози в ад'ювантній фазі лікування дано у таблицях 2 та 3. Па 22 день лікування (21 день після прийому першої дози препарату Темодал®) необхідно провести дослідження крові з підрахунком кількості клітин. Відміну або зниження дози Темодалу слід проводити, керуючись таблицею 3.її не слід збільшувати й у наступних циклах. Якщо в циклі 2 доза була 200 мг/м2, у такій же добовій дозі препарат призначається у наступних циклах (за відсутності токсичності). У кожному циклі прийом препарату Темодал здійснюють протягом 5 днів поспіль з наступною 23-денною перервою. Рекомендації щодо зниження дози в ад'ювантній фазі лікування дано у таблицях 2 та 3. Па 22 день лікування (21 день після прийому першої дози препарату Темодал®) необхідно провести дослідження крові з підрахунком кількості клітин. Відміну або зниження дози Темодалу слід проводити, керуючись таблицею 3.її не слід збільшувати й у наступних циклах. Якщо в циклі 2 доза була 200 мг/м2, у такій же добовій дозі препарат призначається у наступних циклах (за відсутності токсичності). У кожному циклі прийом препарату Темодал здійснюють протягом 5 днів поспіль з наступною 23-денною перервою. Рекомендації щодо зниження дози в ад'ювантній фазі лікування дано у таблицях 2 та 3. Па 22 день лікування (21 день після прийому першої дози препарату Темодал®) необхідно провести дослідження крові з підрахунком кількості клітин. Відміну або зниження дози Темодалу слід проводити, керуючись таблицею 3.У кожному циклі прийом препарату Темодал здійснюють протягом 5 днів поспіль з наступною 23-денною перервою. Рекомендації щодо зниження дози в ад'ювантній фазі лікування дано у таблицях 2 та 3. Па 22 день лікування (21 день після прийому першої дози препарату Темодал®) необхідно провести дослідження крові з підрахунком кількості клітин. Відміну або зниження дози Темодалу слід проводити, керуючись таблицею 3.У кожному циклі прийом препарату Темодал здійснюють протягом 5 днів поспіль з наступною 23-денною перервою. Рекомендації щодо зниження дози в ад'ювантній фазі лікування дано у таблицях 2 та 3. Па 22 день лікування (21 день після прийому першої дози препарату Темодал®) необхідно провести дослідження крові з підрахунком кількості клітин. Відміну або зниження дози Темодалу слід проводити, керуючись таблицею 3. Таблиця 2. Щаблі дозування препарату Темодал® при ад'ювантній терапії щабель Доза (мг/м/день) Примітка -1 100 Зменшення дози з урахуванням попередньої токсичності (див. табл. 3) 0 150 Доза під час циклу 1 1 200 Доза під час циклів 2-6 (за відсутності токсичності) Таблиця 3. Рекомендації щодо зниження дози або відміни препарату Темодал при ад'ювантній терапії Критерій токсичності Зменшення дози препарату Темодал на 1 ступінь (див. табл. 2) Припинення прийому препарату Темодал® Абсолютна кількість нейтрофілів < 1000/мкл (< 1,0х109/л) * Кількість тромбоцитів <50000/мкл (<50x 109/л) * СТС (негематологічна токсичність, за винятком алопеції, нудоти та блювання) Ступінь 3 Ступінь 4* Препарат Тсмодал слід відмінити, якщо потрібне зниження дози до Прогресуючий або рецидивуючий злоякісна гліома у формі мули нформної гліобластоми або анапластичної астроцитоми (лікування дорослих та дітей старше 3 років). Поширена мегастазуюча злоякісна меланома (лікування дорослих) Пацієнтам, які раніше не отримували хіміотерапію, препарат 1емодал призначається в дозі 200 мг/м2 один раз на день протягом 5 днів поспіль з подальшою перервою в прийомі препарату протягом 23 днів (загальна тривалість одного циклу лікування становить 28 днів). Для пацієнтів, які раніше проходили курс хіміотерапії, початкова доза становить 150 мг/м2 один раз на день; у другому циклі доза може бути підвищена до 200 мг/м2 на день протягом 5 днів за умови, що першого дня наступного циклу абсолютна кількість нейтрофілів не нижче 1500/мкл (1,5x109/л), а кількість тромбоцитів не нижче 100000/ мкл ( Особливі групи пацієнтів Діти Препарат Темодал® у дітей 3 років і старше слід застосовувати лише при рецидивній або прогресуючій злоякісній гліомі. Досвід застосування препарату у дітей цієї вікової категорії дуже обмежений. Дані про застосування препарату у дітей віком до 3 років відсутні. Пацієнти з печінковою або нирковою недостатністю1 Фармакокінетичні дані темозоломіду у пацієнтів з нормальною функцією печінки були порівняні з даними у пацієнтів із печінковою недостатністю легкого та середнього ступеня тяжкості. Дані за режимом дозування препарату Темодал у пацієнтів з печінковою недостатністю тяжкого ступеня (клас С) та нирковою недостатністю відсутні. Грунтуючись на даних фармакокінетики, малоймовірно, що потрібне зниження дози у пацієнтів з печінковою недостатністю тяжкого ступеня та будь-яким ступенем ниркової недостатності. Однак слід дотримуватись обережності при застосуванні препарату у цих груп пацієнтів. Пацієнти похилого віку На основі даних, отриманих методом фармакокінетичного аналізу у пацієнтів 19-78 років, кліренс темозоломіду не залежить від віку. Однак у пацієнтів похилого віку (старше 70 років) зростає ризик розвитку нейтропенії та тромбоцитопенії. Рекомендації та модифікації дози препарату Темодал при лікуванні прогресуючої або рецидивуючої злоякісної гліоми або злоякісної меланоми У пацієнтів, які приймають препарат Темодал®, може розвинутись мієлосупресія, включаючи тривалу панцитопенію. Можливий розвиток апластичної анемії, яка в поодиноких випадках призводила до летального результату. Розвиток апластичної анемії також може бути пов'язаний із застосуванням низки препаратів, таких як карбамазспін, фенітоїн або сульфаметоксазол/тримстоприм, тому при одночасному застосуванні препарату Темодал та цих препаратів складно встановити причину розвитку апластичної анемії. Починати лікування препаратом Темодал можна лише за абсолютної кількості нейтрофілів >1500/мкл (>1,5x 109/л) та тромбоцитів >100000/мкл (>100* 109/л). Повний клінічний аналіз крові повинен бути виконаний на 22 день (21 день після прийому першої дози), але не пізніше 48 годин після цього дня і далі – щотижня,поки абсолютна кількість нейтрофілів не стане вищою за 1500/мкл (1,5x109/л), а кількість тромбоцитів не перевищить 100000/мкл (100х 109/л). При абсолютній кількості нейтрофілів нижче 1000/мкл (1,0x 109/л ) або тромбоцитів нижче 50000/мкл (50x 109/л ) протягом будь-якого циклу лікування доза в наступному циклі повинна бути знижена на один щабель. Можливі дози: 100мг/м2, 150мг/м2 та 200 мг/м2. Мінімальна рекомендована доза становить 100 мг/м2. Тривалість лікування становить максимально 2 роки. При появі ознак прогресування захворювання лікування препаратом Темодал слід припинити.ПередозуванняВикористання препарату у дозах 500, 750, 1000 та 1250 мг/м2 (сумарна доза на цикл) було оцінено клінічно у пацієнтів. Дозолнмітуючою токсичністю була гематологічна токсичність, яка відзначалася при прийомі будь-якої дози, за більш вираз-при більш високих дозах. Описано випадок передозування (прийом дози 2000 мг на день протягом 5 днів), внаслідок якої розвинулися панцитопенія, пірексія, поліорганна недостатність та смерть. При прийомі препарату довше 5 днів (аж до 64 днів) серед інших симптомів передозування відзначалося пригнічення кровотворення, ускладнене або нс ускладнене інфекцією, в деяких випадках тривале і виражене, з фатальним результатом. Лікування. Антидот до препарату Темодал не відомий. Рекомендується гематологічний контроль і за необхідності – симптоматична терапія.Запобіжні заходи та особливі вказівкиПроведення профілактичної протиблювотної терапії рекомендується перед початком комбінованого лікування (з променевою терапією) і рекомендується під час ад'ювантної терапії вперше виявленої мультиформної гліобластоми. Якщо на фоні лікування препаратом Темодал® виникає нудота або блювання, при наступних прийомах рекомендується проводити протиблювоту терапію. Протиблювотні препарати можна приймати як до, так і після прийому Темодалу. Якщо блювота розвинулася в перші 2 години після прийому Темодала, повторювати прийом препарату в той же день не слід. У зв'язку з підвищеним ризиком розвитку пневмонії, викликаної Pneumocystis carinii, пацієнтам, які отримують комбіноване лікування з променевою терапією протягом 42 днів (аж до 49 днів), рекомендується проведення профілактичного лікування проти збудника Pneumocystis carinii. Хоча більш частий розвиток пневмонії, викликаної Pneumocystis carinii, асоціюється з більш тривалими термінами лікування препаратом Темодал®, підвищену настороженість щодо можливого розвитку пневмоцистної пневмонії слід виявляти щодо всіх пацієнтів, які отримують препарат Темодал®, особливо у поєднанні з кортикостероїдами. Фармакокінетичні показники препарату Темодал у осіб з нормальною функцією печінки та у хворих з порушенням функції печінки слабкого або помірного ступеня тяжкості можна порівняти. Даних про застосування препарату Темодал у хворих з вираженим порушенням функції печінки (клас III за класифікацією Чайлд-П'ю) або порушенням функції нирок немає. На підставі даних вивчення фармакокінетичних властивостей препарату Темодал® є малоймовірним, що хворим навіть із вираженим порушенням функції печінки або нирок може знадобитися зниження дози препарату. Тим не менш, при призначенні препарату Темодал таким хворим слід виявляти обережність. Клінічний досвід застосування препарату Темодал® при мультиформній гліобластомі у дітей віком до 3 років та при злоякісній меланомі у дітей віком до 18 років відсутній. Є обмежений досвід застосування препарату Темодал при гліомі у пацієнтів старше 3 років. У хворих похилого віку (старше 70 років) ризик розвитку нейтропенії та тромбоцитопенії вищий, ніж у молодших. Тому літнім хворим Темодал слід призначати з обережністю. Чоловіки та жінки дітородного віку під час лікування препаратом Темодал® та, як мінімум, протягом 6 місяців після його закінчення повинні використовувати надійні методи контрацепції. Через ризик розвитку незворотної безплідності на фоні лікування препаратом Темодал® пацієнтам чоловічої статі перед початком лікування рекомендується обговорити можливість кріоконсервації сперми. При попаданні вмісту капсули (порошку) на шкіру або слизові оболонки їх необхідно промити великою кількістю води. Такі побічні ефекти препарату, як сонливість та відчуття втоми, можуть негативно впливати на здатність до керування транспортними засобами або виконання потенційно небезпечних видів діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаКапсули - 1 капс. Активна речовина: темозоломід 140,0 мг; Допоміжні речовини: лактоза 246,0 мг, карбоксиметилкрохмаль натрію 21,0 мг, кремнію діоксид колоїдний 0,4 мг, винна кислота 4,2 мг, стеаринова кислота 8.4 мг; склад оболонки капсули: титану діоксид 1,827 мг, індигокармін 0,028 мг, натрію лаурилсульфат 0,138 мг, желатин qs; Склад чорнила для нанесення напису на оболонку капсул: чорного кольору барвник містить шелак, етанол*, ізопропанол*, бутанол*, пропіленгліколь, воду очищену*, аміак водний*, калію гідроксид та барвник заліза оксид чорний. * видаляються у процесі виробництва. По 5 або 20 капсул у флаконах темного скла, що загвинчуються пластмасовим ковпачком, що має вощений вкладиш з м'якого поліетилену та ущільнювальну прокладку та забезпеченим пристроєм, що запобігає відкриття флакона дітьми. У флакон вкладають грудку вати. По 1 флакону поміщають в картонну пачку разом з інструкцією але застосування. По 1 капсулі в саші білого кольору з алюмінієвої фольги, покритої зсередини шаром поліетилену низької щільності та зовні шаром ноліетилентерефталату (ПЕТ). По 1,5 або 20 саші поміщають в картонну пачку разом з інструкцією по застосуванню.Опис лікарської формиКапсули розміру № 0, з прозорою кришкою блакитного кольору та непрозорим корпусом білого кольору. На капсулах чорним чорнилом нанесені написи: на кришечці- "TEMODAL", на корпусі - "140 mg", торговий знак у вигляді стилізованих букв "SP" та дві смужки. Капсули містять порошок від білого до світло-рожевого або світло-жовто-коричневого кольору.Фармакотерапевтична групаАлкілююча, протипухлинна.ФармакокінетикаТемодал після прийому внутрішньо швидко всмоктується і так само швидко виводиться з організму з сечею. Темодал швидко проникає через гематоенцефалічний бар'єр і потрапляє в спинно-мозкову рідину. Cmax у плазмі досягається в середньому через 0,5-1,5 год (найраніше - через 20 хв) після прийому препарату. T1/2 із плазми становить приблизно 1,8 год. Кліренс, обсяг розподілу у плазмі та T1/2 не залежать від дози. Темодал слабо зв'язується з білками (10-20%). Після перорального прийому Темодала середній рівень виведення з фекаліями протягом 7 днів становив 0,8%, що свідчить про повне всмоктування препарату. Основний шлях виведення Темодала - через нирки. Через 24 години після перорального прийому приблизно 5-10% дози визначається в незміненому вигляді в сечі; решта виводиться у вигляді 4-аміно-5-імідазол-карбоксаміду гідрохлориду (АІК), темозоломідової кислоти або неідентифікованих полярних метаболітів. Прийом Темодала разом із їжею викликає зниження Cmax на 33% та зменшення AUC на 9%. Кліренс препарату в плазмі не залежить від віку, функції нирок або вживання тютюну. Фармакокінетичний профіль препарату у хворих з порушенням функції печінки слабкого або помірного ступеня такий самий, як у осіб з нормальною функцією печінки. У дітей показник AUC вищий, ніж у дорослих. Максимальна доза (МПД), що переноситься, у дітей і дорослих виявилася однаковою і склала 1000 мг/м2 на один цикл лікування.ФармакодинамікаПри попаданні в системну циркуляцію, при фізіологічних значеннях рН піддається швидкому хімічному перетворенню з утворенням активної сполуки - монометилтріазеноімідазолкарбоксаміду (МТІК). Вважається, що цитотоксичність МТІК обумовлена в першу чергу алкілуванням гуаніну в положенні O6 і додатковим алкілуванням в положенні N7. Очевидно, цитотоксичні ушкодження, що виникають внаслідок цього, включають (запускають) механізм аберантного відновлення метилового залишку.Показання до застосуванняВперше виявлена мультиформна гліобластома - комбіноване лікування з променевою терапією з наступною ад'ювантною монотерапією. Злоякісна гліома (мультиформна гліобластома або анапластична астроцитома), за наявності рецидиву або прогресування захворювання після стандартної терапії. Поширена метастазуюча злоякісна меланома - як терапевтичний засіб першого ряду.Протипоказання до застосуванняпідвищена чутливість до темозоломіду або до інших компонентів препарату, а також до дакарбазину (ДТІК); виражена мієлосупресія; вагітність; період лактації; дитячий вік до 3 років (рецидивна або прогресуюча злоякісна гліома) або до 18 років (вперше виявлена мультиформна гліобластома або злоякісна меланома); рідкісні спадкові захворювання, такі як непереносимість галактози, дефіцит лактази або глюкозо-галактозна мальабсорбція. З обережністю: літній вік (старше 70 років); виражена ниркова чи печінкова недостатність.Вагітність та лактаціяДослідження застосування препарату Темодал у вагітних не проводилося. При проведенні доклінічних досліджень на щурах та кроликах, які отримували Темодал у дозі 150 мг/м2, було відзначено тератогенну дію та токсичну дію препарату на плід. У зв'язку з цим Темодал не рекомендується призначати під час вагітності. Невідомо, чи виділяється Темодал з грудним молоком. Під час лактації слід відмовитися від грудного вигодовування або прийому препарату.Побічна діяВперше виявлена мультиформна гліобластома (дорослі пацієнти). У таблиці 1 вказані побічні ефекти, зазначені при лікуванні пацієнтів з вперше виявленою мультиформною гліобластомою під час комбінованої та ад'ювантної фаз лікування під час клінічних випробувань (причинно-наслідковий зв'язок між прийомом препарату та побічними ефектами не було встановлено). Розподіл за частотою побічних ефектів здійснено відповідно до наступної градації: дуже часто – більше 10%, часто – більше 1% – менше 10%, іноді – більше 0,1% – менше 1%. Система організму Частота реакції Характер реакції комбінована фаза лікування (з променевою терапією) n=288 ад'ювантна фаза лікування n=224 Механізми опірності інфекцій часто кандидоз ротової порожнини, herpes simplex, фарингіт, ранова інфекція, інша інфекція кандидоз порожнини рота, інша інфекція іноді herpes simplex, herpes zoster, грипоподібні симптоми Кров та лімфатична система часто лейкопенія, лімфопенія, нейтропенія, тромбоцитопенія анемія, фебрильна нейтропенія, лейкопенія, тромбоцитопенія іноді анемія, фебрильна нейтропенія лімфоспіння, петехії Серцево-судинна система часто набряки, в т.ч. набряки ніг, крововиливу набряки ніг, крововиливи, тромбоз глибоких вен іноді серцебиття, підвищення артеріального тиску, мозковий крововилив набряки, в т.ч. периферичні, емболія легеневої артерії Органи дихання часто кашель, задишка кашель, задишка іноді пневмонія, інфекція верхніх дихальних шляхів, закладеність носа пневмонія, інфекція верхніх дихальних шляхів, синусит, бронхіт Ендокринна система іноді кушінгоїд кушінгоїд Нервова система дуже часто головний біль головний біль, судоми часто занепокоєння, емоційна лабільність, безсоння, запаморочення, розлад рівноваги, порушення концентрації уваги, сплутаність та пригнічення свідомості, судоми, погіршення пам'яті, нейропатія, парестезії, сонливість, розлад мови, тремор занепокоєння, депресія, емоційна лабільність, безсоння, запаморочення, порушення рівноваги, порушення концентрації уваги, сплутаність свідомості, розлад мови, геміпарез, погіршення пам'яті, неврологічні розлади (неуточнені), нейропатія, парестезії, сонливість, тремор іноді апатія, поведінкові розлади, депресія, галюцинації, порушення сприйняття, екстрапірамідні розлади, порушення ходи, геміпарез, гіперестезія, гіпестезія, неврологічні розлади (неуточнені), епілептичний статус, парозмія, спрага галюцинації, амнезія, порушення ходи, геміплегія, гіперестезія, порушення з боку органів чуття Шкіра та підшкірна клітковина, молочні залози дуже часто алопеція, висип алопеція, висип часто дерматит, сухість шкіри, еритема, свербіж шкіри, набряк обличчя сухість, свербіж шкіри іноді реакції фотосенсибілізації, порушення пігментації, ексфоліація еритема, порушення пігментації, підвищена пітливість, біль у молочній залозі, набряк обличчя Опорно-руховий апарат часто артралгія, м'язова слабкість артралгія, м'язово-скелетні болі, міалгія, м'язова слабкість іноді біль у спині, м'язово-скелетні болі, міалгія, міопатія біль у спині, міопатія Органи зору часто нечіткість зору нечіткість зору, диплопія, обмеження полів зору іноді біль у оці, геміанопсія, порушення зору, зниження гостроти зору, обмеження полів зору біль у оці, сухість очей, зниження гостроти зору Органи слуху та вестибулярна система часто погіршення слуху погіршення слуху, дзвін у вухах іноді біль у вусі, гіперакузія, дзвін у вухах, середній отит глухота, біль у вусі, запаморочення Травна система дуже часто анорексія, запор, нудота, блювання анорексія, запор, нудота, блювання часто підвищення активності АЛТ, гіперглікемія, зменшення маси тіла, біль у животі, діарея, диспепсія, дисфагія, стоматит, порушення смаку підвищення активності АЛТ, зменшення маси тіла, діарея, диспепсія, дисфагія, стоматит, сухість у роті, порушення смаку іноді гіпокаліємія, підвищення активності ЛФ, збільшення маси тіла, зміна кольору язика, підвищення активності ГГТ, АСТ, ферментів печінки гіперглікемія, збільшення маси тіла, здуття живота, нетримання калу, геморой, гастроентерит, захворювання зубів Сечостатева система часто часте сечовипускання, нетримання сечі нетримання сечі іноді імпотенція дизурія, аменорея, менорагія, вагінальна кровотеча, вагініт Організм загалом дуже часто втома втома часто лихоманка, больовий синдром, променева поразка, алергічна реакція лихоманка, больовий синдром, променева поразка, алергічна реакція іноді припливи, астенія, погіршення стану, озноб астенія, погіршення стану, озноб лабораторні показники. Мієлосупресія (нейтропенія та тромбоцитопенія) є дозолімітуючим побічним ефектом. Серед пацієнтів обох груп (при комбінованій та ад'ювантній терапії) зміни 3-го та 4-го ступеня з боку нейтрофілів, включаючи нейтропенію, відзначені у 8% випадків, а з боку тромбоцитів, включаючи тромбоцитопенію, – у 14% випадків. Прогресуюча або рецидивна злоякісна гліома (дорослі та діти старше 3х років) або злоякісна меланома (дорослі). Наведені нижче небажані явища, зазначені при прийомі Темодала®, розподілені за частотою виникнення відповідно до наступної градації: дуже часто – ≥10% випадків, часто – ≥1% – менше 10%, іноді – ≥0,1% – менше 1% , рідко - 0,01% - менше 0,1% і дуже рідко - менше 0,01%. З боку системи кровотворення: дуже часто – тромбоцитопенія, нейтропенія, лімфопенія; іноді – панцитопенія, лейкопенія, анемія. При лікуванні хворих з гліомою та метастазуючою меланомою були відмічені випадки тромбоцитопенії та нейтропенії 3-го або 4-го ступеня у 19 та 17% відповідно – при гліомі та у 20 та 22% відповідно – при меланомі. Госпіталізація хворого або скасування Темодала® при цьому знадобилася у 8 та 4% випадків відповідно – при гліомі та у 3 та 1,3% – при меланомі. Пригнічення кісткового мозку розвивалося зазвичай протягом перших кількох циклів лікування, з максимумом між 21-м та 28-м днями; відновлення відбувалося, як правило, протягом 1-2 тижнів. Ознак кумулятивної мієлосупресії не відзначено. З боку системи травлення: дуже часто – нудота, блювання, запор, анорексія; часто - діарея, біль у животі, диспепсія, спотворення смаку. Найчастішими були нудота та блювання. Найчастіше ці явища були 1–2-й (від слабкої до помірної) ступеня вираженості і проходили самостійно чи легко контролювалися з допомогою стандартної протиблювотної терапії. Частота вираженої нудоти та блювання – 4%. З боку нервової системи: дуже часто – головний біль; часто – сонливість, запаморочення, парестезії, астенія. З боку шкіри та шкірних придатків: часто – висипання, свербіж, алопеція, петехії; дуже рідко – кропив'янка, висип, еритродермія, мультиформна еритема, токсичний епідермальний некроліз, синдром Стівенса-Джонсона. З боку імунної системи: дуже рідко – алергічні реакції, включаючи анафілаксію. Інші: дуже часто – підвищена стомлюваність; часто - зниження маси тіла, задишка, підвищення температури тіла, озноб, загальне нездужання; рідко - опортуністичні інфекції, включаючи пневмонію, викликану Pneumocystis carinii; дуже рідко відзначався розвиток мієлодиспластичного синдрому (МДС) та вторинних злоякісних процесів, включаючи лейкемію, а також відмічався розвиток тривалої панцитопенії з ризиком розвитку апластичної анемії та необоротна безплідність.Взаємодія з лікарськими засобамиПрийом темозоломіду спільно з ранітидином не призводить до клінічно значущої зміни ступеня всмоктування темозоломіду. Спільний прийом з дексаметазоном, прохлорперазином, фенітоїном, карбамазепіном, ондансетроном, антагоністами Н2-гістамінових рецепторів або фенобарбіталом не змінює кліренс темозоломіду. Спільний прийом з вальпроєвою кислотою спричиняє слабко виражене, але статистично значуще зниження кліренсу темозоломіду. Досліджень, спрямованих на з'ясування впливу темозоломіду на метаболізм та виведення інших препаратів, не проводилося. У зв'язку з тим, що темозоломід не метаболізується у печінці та слабко зв'язується з білками, його дія на фармакокінетику інших ЛЗ малоймовірна. Застосування темозоломіду разом з іншими речовинами, що пригнічують кістковий мозок, може збільшити ймовірність мієлосупресії.Спосіб застосування та дозиПрепарат Темодал приймають внутрішньо, натще, не менше ніж за годину до їди. Призначена доза повинна бути прийнята за допомогою мінімально можливого числа капсул. Капсули не можна розкривати або розжовувати, а слід ковтати повністю, запиваючи склянкою води. Вперше виявлена мультифор.мна глиобластома Лікування дорослих пацієнтів (старше 18 років). Первинне лікування проводять у комбінації з променевою терапією. Препарат Темодал ® застосовується в дозі 75 мг/м2 щодня протягом 42 днів одночасно з проведенням променевої терапії (30 фракцій у сумарній дозі 60 Гр) з наступними 6 циклами ад'ювантної терапії. Зниження дози не рекомендується, проте прийом препарату може перериватись залежно від переносимості. Відновлення прийому препарату можливе протягом всього 42-денного періоду комбінованого лікування і аж до 49 дня, але тільки при дотриманні всіх наведених нижче умов: абсолютна кількість нейтрофілів- не нижче 1500/мкл (1,5х 109/л ), кількість тромбоцитів- нижче 100000/мкл (100х 109/л), критерій токсичності (СТС)- не вище ступеня 1 (за винятком алопеції, нудоти та блювання). Під час лікування слід щотижня проводити дослідження крові з підрахунком кількості клітин. Рекомендації щодо зниження дози або відміни препарату Темодал під час комбінованої фази лікування наведено в таблиці 1. Таблиця 1. Рекомендації щодо зниження дози або відміни препарату Темодал при комбінованому лікуванні з променевою терапією Критерій токсичності Перерва у прийомі препарату Темодал® * Припинення прийому препарату Темодал® Абсолютна кількість нейтрофілів >=500/мкл (>0,5* 109/л), але <1500/мкл (<1,5х 109/л) <500/мкл (<0,5x 109/л) Кількість тромбоцитів >=10000/мкл (>10х 109/л), але < 100000/мкл (<100х 109/л) <10000/мкл (<10х109/л) СТС (негематологічна токсичність, за винятком алопеції, нудоти та блювання) Ступінь 2 Ступінь 3 або 4 *Відновлення прийому препарату Темодал® можливе при дотриманні всіх наведених нижче умов: абсолютна кількість нейтрофілів- нс нижче 1500/мкл (1,5х 109/л ), кількість тромбоцитів- не нижче 100000/мкл (100х 109/л ), критерій СТС) - нс вище ступеня 1 (за винятком алопеції, нудоти та блювання). Ад'ювантна терапія призначається через 4 тижні після завершення комбінованої терапії та проводиться у вигляді 6 додаткових циклів. Цикл 1: препарат Темодал призначається в дозі 150 мг/м2 протягом 5 днів з наступною 23-денною перервою в лікуванні. Цикл 2: доза препарату Темодал® може бути збільшена до 200 мг/м2 на день за умови, що при першому циклі лікування виразність нсгематологічної токсичності (відповідно до шкали токсичності СТС) не перевищувала ступеня 2 (за винятком алопеції, нудоти та блювання),при цьому абсолютна кількість нейтрофілів була не нижче 1500/мкл (1,5×10%), а кількість тромбоцитів – не нижче 100000/мкл (100×10%). Якщо в циклі 2 дози препарату Темодал не була збільшена, її не слід збільшувати і в наступних циклах. Якщо в циклі 2 доза була 200 мг/м2, у такій же добовій дозі препарат призначається у наступних циклах (за відсутності токсичності). У кожному циклі прийом препарату Темодал здійснюють протягом 5 днів поспіль з наступною 23-денною перервою. Рекомендації щодо зниження дози в ад'ювантній фазі лікування дано у таблицях 2 та 3. Па 22 день лікування (21 день після прийому першої дози препарату Темодал®) необхідно провести дослідження крові з підрахунком кількості клітин. Відміну або зниження дози Темодалу слід проводити, керуючись таблицею 3.а кількість тромбоцитів – не нижче 100000/мкл (100x10%). Якщо в циклі 2 дози препарату Темодал не була збільшена, її не слід збільшувати і в наступних циклах. Якщо в циклі 2 доза була 200 мг/м2, у такій же добовій дозі препарат призначається у наступних циклах (за відсутності токсичності). У кожному циклі прийом препарату Темодал здійснюють протягом 5 днів поспіль з наступною 23-денною перервою. Рекомендації щодо зниження дози в ад'ювантній фазі лікування дано у таблицях 2 та 3. Па 22 день лікування (21 день після прийому першої дози препарату Темодал®) необхідно провести дослідження крові з підрахунком кількості клітин. Відміну або зниження дози Темодалу слід проводити, керуючись таблицею 3.а кількість тромбоцитів – не нижче 100000/мкл (100x10%). Якщо в циклі 2 дози препарату Темодал не була збільшена, її не слід збільшувати і в наступних циклах. Якщо в циклі 2 доза була 200 мг/м2, у такій же добовій дозі препарат призначається у наступних циклах (за відсутності токсичності). У кожному циклі прийом препарату Темодал здійснюють протягом 5 днів поспіль з наступною 23-денною перервою. Рекомендації щодо зниження дози в ад'ювантній фазі лікування дано у таблицях 2 та 3. Па 22 день лікування (21 день після прийому першої дози препарату Темодал®) необхідно провести дослідження крові з підрахунком кількості клітин. Відміну або зниження дози Темодалу слід проводити, керуючись таблицею 3.її не слід збільшувати й у наступних циклах. Якщо в циклі 2 доза була 200 мг/м2, у такій же добовій дозі препарат призначається у наступних циклах (за відсутності токсичності). У кожному циклі прийом препарату Темодал здійснюють протягом 5 днів поспіль з наступною 23-денною перервою. Рекомендації щодо зниження дози в ад'ювантній фазі лікування дано у таблицях 2 та 3. Па 22 день лікування (21 день після прийому першої дози препарату Темодал®) необхідно провести дослідження крові з підрахунком кількості клітин. Відміну або зниження дози Темодалу слід проводити, керуючись таблицею 3.її не слід збільшувати й у наступних циклах. Якщо в циклі 2 доза була 200 мг/м2, у такій же добовій дозі препарат призначається у наступних циклах (за відсутності токсичності). У кожному циклі прийом препарату Темодал здійснюють протягом 5 днів поспіль з наступною 23-денною перервою. Рекомендації щодо зниження дози в ад'ювантній фазі лікування дано у таблицях 2 та 3. Па 22 день лікування (21 день після прийому першої дози препарату Темодал®) необхідно провести дослідження крові з підрахунком кількості клітин. Відміну або зниження дози Темодалу слід проводити, керуючись таблицею 3.У кожному циклі прийом препарату Темодал здійснюють протягом 5 днів поспіль з наступною 23-денною перервою. Рекомендації щодо зниження дози в ад'ювантній фазі лікування дано у таблицях 2 та 3. Па 22 день лікування (21 день після прийому першої дози препарату Темодал®) необхідно провести дослідження крові з підрахунком кількості клітин. Відміну або зниження дози Темодалу слід проводити, керуючись таблицею 3.У кожному циклі прийом препарату Темодал здійснюють протягом 5 днів поспіль з наступною 23-денною перервою. Рекомендації щодо зниження дози в ад'ювантній фазі лікування дано у таблицях 2 та 3. Па 22 день лікування (21 день після прийому першої дози препарату Темодал®) необхідно провести дослідження крові з підрахунком кількості клітин. Відміну або зниження дози Темодалу слід проводити, керуючись таблицею 3. Таблиця 2. Щаблі дозування препарату Темодал® при ад'ювантній терапії щабель Доза (мг/м/день) Примітка -1 100 Зменшення дози з урахуванням попередньої токсичності (див. табл. 3) 0 150 Доза під час циклу 1 1 200 Доза під час циклів 2-6 (за відсутності токсичності) Таблиця 3. Рекомендації щодо зниження дози або відміни препарату Темодал при ад'ювантній терапії Критерій токсичності Зменшення дози препарату Темодал на 1 ступінь (див. табл. 2) Припинення прийому препарату Темодал® Абсолютна кількість нейтрофілів < 1000/мкл (< 1,0х109/л) * Кількість тромбоцитів <50000/мкл (<50x 109/л) * СТС (негематологічна токсичність, за винятком алопеції, нудоти та блювання) Ступінь 3 Ступінь 4* Препарат Тсмодал слід відмінити, якщо потрібне зниження дози до Прогресуючий або рецидивуючий злоякісна гліома у формі мули нформної гліобластоми або анапластичної астроцитоми (лікування дорослих та дітей старше 3 років). Поширена мегастазуюча злоякісна меланома (лікування дорослих) Пацієнтам, які раніше не отримували хіміотерапію, препарат 1емодал призначається в дозі 200 мг/м2 один раз на день протягом 5 днів поспіль з подальшою перервою в прийомі препарату протягом 23 днів (загальна тривалість одного циклу лікування становить 28 днів). Для пацієнтів, які раніше проходили курс хіміотерапії, початкова доза становить 150 мг/м2 один раз на день; у другому циклі доза може бути підвищена до 200 мг/м2 на день протягом 5 днів за умови, що першого дня наступного циклу абсолютна кількість нейтрофілів не нижче 1500/мкл (1,5x109/л), а кількість тромбоцитів не нижче 100000/ мкл ( Особливі групи пацієнтів Діти Препарат Темодал® у дітей 3 років і старше слід застосовувати лише при рецидивній або прогресуючій злоякісній гліомі. Досвід застосування препарату у дітей цієї вікової категорії дуже обмежений. Дані про застосування препарату у дітей віком до 3 років відсутні. Пацієнти з печінковою або нирковою недостатністю1 Фармакокінетичні дані темозоломіду у пацієнтів з нормальною функцією печінки були порівняні з даними у пацієнтів із печінковою недостатністю легкого та середнього ступеня тяжкості. Дані за режимом дозування препарату Темодал у пацієнтів з печінковою недостатністю тяжкого ступеня (клас С) та нирковою недостатністю відсутні. Грунтуючись на даних фармакокінетики, малоймовірно, що потрібне зниження дози у пацієнтів з печінковою недостатністю тяжкого ступеня та будь-яким ступенем ниркової недостатності. Однак слід дотримуватись обережності при застосуванні препарату у цих груп пацієнтів. Пацієнти похилого віку На основі даних, отриманих методом фармакокінетичного аналізу у пацієнтів 19-78 років, кліренс темозоломіду не залежить від віку. Однак у пацієнтів похилого віку (старше 70 років) зростає ризик розвитку нейтропенії та тромбоцитопенії. Рекомендації та модифікації дози препарату Темодал при лікуванні прогресуючої або рецидивуючої злоякісної гліоми або злоякісної меланоми У пацієнтів, які приймають препарат Темодал®, може розвинутись мієлосупресія, включаючи тривалу панцитопенію. Можливий розвиток апластичної анемії, яка в поодиноких випадках призводила до летального результату. Розвиток апластичної анемії також може бути пов'язаний із застосуванням низки препаратів, таких як карбамазспін, фенітоїн або сульфаметоксазол/тримстоприм, тому при одночасному застосуванні препарату Темодал та цих препаратів складно встановити причину розвитку апластичної анемії. Починати лікування препаратом Темодал можна лише за абсолютної кількості нейтрофілів >1500/мкл (>1,5x 109/л) та тромбоцитів >100000/мкл (>100* 109/л). Повний клінічний аналіз крові повинен бути виконаний на 22 день (21 день після прийому першої дози), але не пізніше 48 годин після цього дня і далі – щотижня,поки абсолютна кількість нейтрофілів не стане вищою за 1500/мкл (1,5x109/л), а кількість тромбоцитів не перевищить 100000/мкл (100х 109/л). При абсолютній кількості нейтрофілів нижче 1000/мкл (1,0x 109/л ) або тромбоцитів нижче 50000/мкл (50x 109/л ) протягом будь-якого циклу лікування доза в наступному циклі повинна бути знижена на один щабель. Можливі дози: 100мг/м2, 150мг/м2 та 200 мг/м2. Мінімальна рекомендована доза становить 100 мг/м2. Тривалість лікування становить максимально 2 роки. При появі ознак прогресування захворювання лікування препаратом Темодал слід припинити.ПередозуванняВикористання препарату у дозах 500, 750, 1000 та 1250 мг/м2 (сумарна доза на цикл) було оцінено клінічно у пацієнтів. Дозолнмітуючою токсичністю була гематологічна токсичність, яка відзначалася при прийомі будь-якої дози, за більш вираз-при більш високих дозах. Описано випадок передозування (прийом дози 2000 мг на день протягом 5 днів), внаслідок якої розвинулися панцитопенія, пірексія, поліорганна недостатність та смерть. При прийомі препарату довше 5 днів (аж до 64 днів) серед інших симптомів передозування відзначалося пригнічення кровотворення, ускладнене або нс ускладнене інфекцією, в деяких випадках тривале і виражене, з фатальним результатом. Лікування. Антидот до препарату Темодал не відомий. Рекомендується гематологічний контроль і за необхідності – симптоматична терапія.Запобіжні заходи та особливі вказівкиПроведення профілактичної протиблювотної терапії рекомендується перед початком комбінованого лікування (з променевою терапією) і рекомендується під час ад'ювантної терапії вперше виявленої мультиформної гліобластоми. Якщо на фоні лікування препаратом Темодал® виникає нудота або блювання, при наступних прийомах рекомендується проводити протиблювоту терапію. Протиблювотні препарати можна приймати як до, так і після прийому Темодалу. Якщо блювота розвинулася в перші 2 години після прийому Темодала, повторювати прийом препарату в той же день не слід. У зв'язку з підвищеним ризиком розвитку пневмонії, викликаної Pneumocystis carinii, пацієнтам, які отримують комбіноване лікування з променевою терапією протягом 42 днів (аж до 49 днів), рекомендується проведення профілактичного лікування проти збудника Pneumocystis carinii. Хоча більш частий розвиток пневмонії, викликаної Pneumocystis carinii, асоціюється з більш тривалими термінами лікування препаратом Темодал®, підвищену настороженість щодо можливого розвитку пневмоцистної пневмонії слід виявляти щодо всіх пацієнтів, які отримують препарат Темодал®, особливо у поєднанні з кортикостероїдами. Фармакокінетичні показники препарату Темодал у осіб з нормальною функцією печінки та у хворих з порушенням функції печінки слабкого або помірного ступеня тяжкості можна порівняти. Даних про застосування препарату Темодал у хворих з вираженим порушенням функції печінки (клас III за класифікацією Чайлд-П'ю) або порушенням функції нирок немає. На підставі даних вивчення фармакокінетичних властивостей препарату Темодал® є малоймовірним, що хворим навіть із вираженим порушенням функції печінки або нирок може знадобитися зниження дози препарату. Тим не менш, при призначенні препарату Темодал таким хворим слід виявляти обережність. Клінічний досвід застосування препарату Темодал® при мультиформній гліобластомі у дітей віком до 3 років та при злоякісній меланомі у дітей віком до 18 років відсутній. Є обмежений досвід застосування препарату Темодал при гліомі у пацієнтів старше 3 років. У хворих похилого віку (старше 70 років) ризик розвитку нейтропенії та тромбоцитопенії вищий, ніж у молодших. Тому літнім хворим Темодал слід призначати з обережністю. Чоловіки та жінки дітородного віку під час лікування препаратом Темодал® та, як мінімум, протягом 6 місяців після його закінчення повинні використовувати надійні методи контрацепції. Через ризик розвитку незворотної безплідності на фоні лікування препаратом Темодал® пацієнтам чоловічої статі перед початком лікування рекомендується обговорити можливість кріоконсервації сперми. При попаданні вмісту капсули (порошку) на шкіру або слизові оболонки їх необхідно промити великою кількістю води. Такі побічні ефекти препарату, як сонливість та відчуття втоми, можуть негативно впливати на здатність до керування транспортними засобами або виконання потенційно небезпечних видів діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаКапсули - 1 капс. Активна речовина: темозоломід 180,0 мг; Допоміжні речовини: лактоза 316,3 мг, карбоксиметилкрохмаль натрію 27,0 мг, кремнію діоксид колоїдний 0.5 мг, винна кислота 5,4 мг, стеаринова кислота 10.8 мг; Склад оболонки капсули: титану діоксид 1,921 мг, барвник заліза оксид жовтий 0,115 мг, барвник заліза оксид червоний 0.402 мг, лаурилсульфат натрію 0,137 мг, желатин qs; Склад чорнила для нанесення напису на оболонку капсул: чорного кольору барвник містить шелак, етанол*, ізопропанол*, бутанол*, пропіленгліколь, воду очищену*, аміак водний*, калію гідроксид та барвник заліза оксид чорний. * видаляються у процесі виробництва. По 5 або 20 капсул у флаконах темного скла, що загвинчуються пластмасовим ковпачком, що має вощений вкладиш з м'якого поліетилену та ущільнювальну прокладку та забезпеченим пристроєм, що запобігає відкриття флакона дітьми. У флакон вкладають грудку вати. По 1 флакону поміщають в картонну пачку разом з інструкцією але застосування. По 1 капсулі в саші білого кольору з алюмінієвої фольги, покритої зсередини шаром поліетилену низької щільності та зовні шаром ноліетилентерефталату (ПЕТ). По 1,5 або 20 саші поміщають в картонну пачку разом з інструкцією по застосуванню.Опис лікарської формиКапсули розміру № 0, з непрозорими кришкою червоно-коричневого кольору та корпусом білого кольору. На капсулах чорним чорнилом нанесені написи: на кришечці - "TEMODAL", на корпусі - "180 mg", торговий знак у вигляді стилізованих букв "SP" та дві смужки. Капсули містять порошок від білого до світло-рожевого або світло-жовто-коричневого кольору.Фармакотерапевтична групаАлкілююча, протипухлинна.ФармакокінетикаТемодал після прийому внутрішньо швидко всмоктується і так само швидко виводиться з організму з сечею. Темодал швидко проникає через гематоенцефалічний бар'єр і потрапляє в спинно-мозкову рідину. Cmax у плазмі досягається в середньому через 0,5-1,5 год (найраніше - через 20 хв) після прийому препарату. T1/2 із плазми становить приблизно 1,8 год. Кліренс, обсяг розподілу у плазмі та T1/2 не залежать від дози. Темодал слабо зв'язується з білками (10-20%). Після перорального прийому Темодала середній рівень виведення з фекаліями протягом 7 днів становив 0,8%, що свідчить про повне всмоктування препарату. Основний шлях виведення Темодала - через нирки. Через 24 години після перорального прийому приблизно 5-10% дози визначається в незміненому вигляді в сечі; решта виводиться у вигляді 4-аміно-5-імідазол-карбоксаміду гідрохлориду (АІК), темозоломідової кислоти або неідентифікованих полярних метаболітів. Прийом Темодала разом із їжею викликає зниження Cmax на 33% та зменшення AUC на 9%. Кліренс препарату в плазмі не залежить від віку, функції нирок або вживання тютюну. Фармакокінетичний профіль препарату у хворих з порушенням функції печінки слабкого або помірного ступеня такий самий, як у осіб з нормальною функцією печінки. У дітей показник AUC вищий, ніж у дорослих. Максимальна доза (МПД), що переноситься, у дітей і дорослих виявилася однаковою і склала 1000 мг/м2 на один цикл лікування.ФармакодинамікаПри попаданні в системну циркуляцію, при фізіологічних значеннях рН піддається швидкому хімічному перетворенню з утворенням активної сполуки - монометилтріазеноімідазолкарбоксаміду (МТІК). Вважається, що цитотоксичність МТІК обумовлена в першу чергу алкілуванням гуаніну в положенні O6 і додатковим алкілуванням в положенні N7. Очевидно, цитотоксичні ушкодження, що виникають внаслідок цього, включають (запускають) механізм аберантного відновлення метилового залишку.Показання до застосуванняВперше виявлена мультиформна гліобластома - комбіноване лікування з променевою терапією з наступною ад'ювантною монотерапією. Злоякісна гліома (мультиформна гліобластома або анапластична астроцитома), за наявності рецидиву або прогресування захворювання після стандартної терапії. Поширена метастазуюча злоякісна меланома - як терапевтичний засіб першого ряду.Протипоказання до застосуванняпідвищена чутливість до темозоломіду або до інших компонентів препарату, а також до дакарбазину (ДТІК); виражена мієлосупресія; вагітність; період лактації; дитячий вік до 3 років (рецидивна або прогресуюча злоякісна гліома) або до 18 років (вперше виявлена мультиформна гліобластома або злоякісна меланома); рідкісні спадкові захворювання, такі як непереносимість галактози, дефіцит лактази або глюкозо-галактозна мальабсорбція. З обережністю: літній вік (старше 70 років); виражена ниркова чи печінкова недостатність.Вагітність та лактаціяДослідження застосування препарату Темодал у вагітних не проводилося. При проведенні доклінічних досліджень на щурах та кроликах, які отримували Темодал у дозі 150 мг/м2, було відзначено тератогенну дію та токсичну дію препарату на плід. У зв'язку з цим Темодал не рекомендується призначати під час вагітності. Невідомо, чи виділяється Темодал з грудним молоком. Під час лактації слід відмовитися від грудного вигодовування або прийому препарату.Побічна діяВперше виявлена мультиформна гліобластома (дорослі пацієнти). У таблиці 1 вказані побічні ефекти, зазначені при лікуванні пацієнтів з вперше виявленою мультиформною гліобластомою під час комбінованої та ад'ювантної фаз лікування під час клінічних випробувань (причинно-наслідковий зв'язок між прийомом препарату та побічними ефектами не було встановлено). Розподіл за частотою побічних ефектів здійснено відповідно до наступної градації: дуже часто – більше 10%, часто – більше 1% – менше 10%, іноді – більше 0,1% – менше 1%. Система організму Частота реакції Характер реакції комбінована фаза лікування (з променевою терапією) n=288 ад'ювантна фаза лікування n=224 Механізми опірності інфекцій часто кандидоз ротової порожнини, herpes simplex, фарингіт, ранова інфекція, інша інфекція кандидоз порожнини рота, інша інфекція іноді herpes simplex, herpes zoster, грипоподібні симптоми Кров та лімфатична система часто лейкопенія, лімфопенія, нейтропенія, тромбоцитопенія анемія, фебрильна нейтропенія, лейкопенія, тромбоцитопенія іноді анемія, фебрильна нейтропенія лімфоспіння, петехії Серцево-судинна система часто набряки, в т.ч. набряки ніг, крововиливу набряки ніг, крововиливи, тромбоз глибоких вен іноді серцебиття, підвищення артеріального тиску, мозковий крововилив набряки, в т.ч. периферичні, емболія легеневої артерії Органи дихання часто кашель, задишка кашель, задишка іноді пневмонія, інфекція верхніх дихальних шляхів, закладеність носа пневмонія, інфекція верхніх дихальних шляхів, синусит, бронхіт Ендокринна система іноді кушінгоїд кушінгоїд Нервова система дуже часто головний біль головний біль, судоми часто занепокоєння, емоційна лабільність, безсоння, запаморочення, розлад рівноваги, порушення концентрації уваги, сплутаність та пригнічення свідомості, судоми, погіршення пам'яті, нейропатія, парестезії, сонливість, розлад мови, тремор занепокоєння, депресія, емоційна лабільність, безсоння, запаморочення, порушення рівноваги, порушення концентрації уваги, сплутаність свідомості, розлад мови, геміпарез, погіршення пам'яті, неврологічні розлади (неуточнені), нейропатія, парестезії, сонливість, тремор іноді апатія, поведінкові розлади, депресія, галюцинації, порушення сприйняття, екстрапірамідні розлади, порушення ходи, геміпарез, гіперестезія, гіпестезія, неврологічні розлади (неуточнені), епілептичний статус, парозмія, спрага галюцинації, амнезія, порушення ходи, геміплегія, гіперестезія, порушення з боку органів чуття Шкіра та підшкірна клітковина, молочні залози дуже часто алопеція, висип алопеція, висип часто дерматит, сухість шкіри, еритема, свербіж шкіри, набряк обличчя сухість, свербіж шкіри іноді реакції фотосенсибілізації, порушення пігментації, ексфоліація еритема, порушення пігментації, підвищена пітливість, біль у молочній залозі, набряк обличчя Опорно-руховий апарат часто артралгія, м'язова слабкість артралгія, м'язово-скелетні болі, міалгія, м'язова слабкість іноді біль у спині, м'язово-скелетні болі, міалгія, міопатія біль у спині, міопатія Органи зору часто нечіткість зору нечіткість зору, диплопія, обмеження полів зору іноді біль у оці, геміанопсія, порушення зору, зниження гостроти зору, обмеження полів зору біль у оці, сухість очей, зниження гостроти зору Органи слуху та вестибулярна система часто погіршення слуху погіршення слуху, дзвін у вухах іноді біль у вусі, гіперакузія, дзвін у вухах, середній отит глухота, біль у вусі, запаморочення Травна система дуже часто анорексія, запор, нудота, блювання анорексія, запор, нудота, блювання часто підвищення активності АЛТ, гіперглікемія, зменшення маси тіла, біль у животі, діарея, диспепсія, дисфагія, стоматит, порушення смаку підвищення активності АЛТ, зменшення маси тіла, діарея, диспепсія, дисфагія, стоматит, сухість у роті, порушення смаку іноді гіпокаліємія, підвищення активності ЛФ, збільшення маси тіла, зміна кольору язика, підвищення активності ГГТ, АСТ, ферментів печінки гіперглікемія, збільшення маси тіла, здуття живота, нетримання калу, геморой, гастроентерит, захворювання зубів Сечостатева система часто часте сечовипускання, нетримання сечі нетримання сечі іноді імпотенція дизурія, аменорея, менорагія, вагінальна кровотеча, вагініт Організм загалом дуже часто втома втома часто лихоманка, больовий синдром, променева поразка, алергічна реакція лихоманка, больовий синдром, променева поразка, алергічна реакція іноді припливи, астенія, погіршення стану, озноб астенія, погіршення стану, озноб лабораторні показники. Мієлосупресія (нейтропенія та тромбоцитопенія) є дозолімітуючим побічним ефектом. Серед пацієнтів обох груп (при комбінованій та ад'ювантній терапії) зміни 3-го та 4-го ступеня з боку нейтрофілів, включаючи нейтропенію, відзначені у 8% випадків, а з боку тромбоцитів, включаючи тромбоцитопенію, – у 14% випадків. Прогресуюча або рецидивна злоякісна гліома (дорослі та діти старше 3х років) або злоякісна меланома (дорослі). Наведені нижче небажані явища, зазначені при прийомі Темодала®, розподілені за частотою виникнення відповідно до наступної градації: дуже часто – ≥10% випадків, часто – ≥1% – менше 10%, іноді – ≥0,1% – менше 1% , рідко - 0,01% - менше 0,1% і дуже рідко - менше 0,01%. З боку системи кровотворення: дуже часто – тромбоцитопенія, нейтропенія, лімфопенія; іноді – панцитопенія, лейкопенія, анемія. При лікуванні хворих з гліомою та метастазуючою меланомою були відмічені випадки тромбоцитопенії та нейтропенії 3-го або 4-го ступеня у 19 та 17% відповідно – при гліомі та у 20 та 22% відповідно – при меланомі. Госпіталізація хворого або скасування Темодала® при цьому знадобилася у 8 та 4% випадків відповідно – при гліомі та у 3 та 1,3% – при меланомі. Пригнічення кісткового мозку розвивалося зазвичай протягом перших кількох циклів лікування, з максимумом між 21-м та 28-м днями; відновлення відбувалося, як правило, протягом 1-2 тижнів. Ознак кумулятивної мієлосупресії не відзначено. З боку системи травлення: дуже часто – нудота, блювання, запор, анорексія; часто - діарея, біль у животі, диспепсія, спотворення смаку. Найчастішими були нудота та блювання. Найчастіше ці явища були 1–2-й (від слабкої до помірної) ступеня вираженості і проходили самостійно чи легко контролювалися з допомогою стандартної протиблювотної терапії. Частота вираженої нудоти та блювання – 4%. З боку нервової системи: дуже часто – головний біль; часто – сонливість, запаморочення, парестезії, астенія. З боку шкіри та шкірних придатків: часто – висипання, свербіж, алопеція, петехії; дуже рідко – кропив'янка, висип, еритродермія, мультиформна еритема, токсичний епідермальний некроліз, синдром Стівенса-Джонсона. З боку імунної системи: дуже рідко – алергічні реакції, включаючи анафілаксію. Інші: дуже часто – підвищена стомлюваність; часто - зниження маси тіла, задишка, підвищення температури тіла, озноб, загальне нездужання; рідко - опортуністичні інфекції, включаючи пневмонію, викликану Pneumocystis carinii; дуже рідко відзначався розвиток мієлодиспластичного синдрому (МДС) та вторинних злоякісних процесів, включаючи лейкемію, а також відмічався розвиток тривалої панцитопенії з ризиком розвитку апластичної анемії та необоротна безплідність.Взаємодія з лікарськими засобамиПрийом темозоломіду спільно з ранітидином не призводить до клінічно значущої зміни ступеня всмоктування темозоломіду. Спільний прийом з дексаметазоном, прохлорперазином, фенітоїном, карбамазепіном, ондансетроном, антагоністами Н2-гістамінових рецепторів або фенобарбіталом не змінює кліренс темозоломіду. Спільний прийом з вальпроєвою кислотою спричиняє слабко виражене, але статистично значуще зниження кліренсу темозоломіду. Досліджень, спрямованих на з'ясування впливу темозоломіду на метаболізм та виведення інших препаратів, не проводилося. У зв'язку з тим, що темозоломід не метаболізується у печінці та слабко зв'язується з білками, його дія на фармакокінетику інших ЛЗ малоймовірна. Застосування темозоломіду разом з іншими речовинами, що пригнічують кістковий мозок, може збільшити ймовірність мієлосупресії.Спосіб застосування та дозиПрепарат Темодал приймають внутрішньо, натще, не менше ніж за годину до їди. Призначена доза повинна бути прийнята за допомогою мінімально можливого числа капсул. Капсули не можна розкривати або розжовувати, а слід ковтати повністю, запиваючи склянкою води. Вперше виявлена мультифор.мна глиобластома Лікування дорослих пацієнтів (старше 18 років). Первинне лікування проводять у комбінації з променевою терапією. Препарат Темодал ® застосовується в дозі 75 мг/м2 щодня протягом 42 днів одночасно з проведенням променевої терапії (30 фракцій у сумарній дозі 60 Гр) з наступними 6 циклами ад'ювантної терапії. Зниження дози не рекомендується, проте прийом препарату може перериватись залежно від переносимості. Відновлення прийому препарату можливе протягом всього 42-денного періоду комбінованого лікування і аж до 49 дня, але тільки при дотриманні всіх наведених нижче умов: абсолютна кількість нейтрофілів- не нижче 1500/мкл (1,5х 109/л ), кількість тромбоцитів- нижче 100000/мкл (100х 109/л), критерій токсичності (СТС)- не вище ступеня 1 (за винятком алопеції, нудоти та блювання). Під час лікування слід щотижня проводити дослідження крові з підрахунком кількості клітин. Рекомендації щодо зниження дози або відміни препарату Темодал під час комбінованої фази лікування наведено в таблиці 1. Таблиця 1. Рекомендації щодо зниження дози або відміни препарату Темодал при комбінованому лікуванні з променевою терапією Критерій токсичності Перерва у прийомі препарату Темодал® * Припинення прийому препарату Темодал® Абсолютна кількість нейтрофілів >=500/мкл (>0,5* 109/л), але <1500/мкл (<1,5х 109/л) <500/мкл (<0,5x 109/л) Кількість тромбоцитів >=10000/мкл (>10х 109/л), але < 100000/мкл (<100х 109/л) <10000/мкл (<10х109/л) СТС (негематологічна токсичність, за винятком алопеції, нудоти та блювання) Ступінь 2 Ступінь 3 або 4 *Відновлення прийому препарату Темодал® можливе при дотриманні всіх наведених нижче умов: абсолютна кількість нейтрофілів- нс нижче 1500/мкл (1,5х 109/л ), кількість тромбоцитів- не нижче 100000/мкл (100х 109/л ), критерій СТС) - нс вище ступеня 1 (за винятком алопеції, нудоти та блювання). Ад'ювантна терапія призначається через 4 тижні після завершення комбінованої терапії та проводиться у вигляді 6 додаткових циклів. Цикл 1: препарат Темодал призначається в дозі 150 мг/м2 протягом 5 днів з наступною 23-денною перервою в лікуванні. Цикл 2: доза препарату Темодал® може бути збільшена до 200 мг/м2 на день за умови, що при першому циклі лікування виразність нсгематологічної токсичності (відповідно до шкали токсичності СТС) не перевищувала ступеня 2 (за винятком алопеції, нудоти та блювання),при цьому абсолютна кількість нейтрофілів була не нижче 1500/мкл (1,5×10%), а кількість тромбоцитів – не нижче 100000/мкл (100×10%). Якщо в циклі 2 дози препарату Темодал не була збільшена, її не слід збільшувати і в наступних циклах. Якщо в циклі 2 доза була 200 мг/м2, у такій же добовій дозі препарат призначається у наступних циклах (за відсутності токсичності). У кожному циклі прийом препарату Темодал здійснюють протягом 5 днів поспіль з наступною 23-денною перервою. Рекомендації щодо зниження дози в ад'ювантній фазі лікування дано у таблицях 2 та 3. Па 22 день лікування (21 день після прийому першої дози препарату Темодал®) необхідно провести дослідження крові з підрахунком кількості клітин. Відміну або зниження дози Темодалу слід проводити, керуючись таблицею 3.а кількість тромбоцитів – не нижче 100000/мкл (100x10%). Якщо в циклі 2 дози препарату Темодал не була збільшена, її не слід збільшувати і в наступних циклах. Якщо в циклі 2 доза була 200 мг/м2, у такій же добовій дозі препарат призначається у наступних циклах (за відсутності токсичності). У кожному циклі прийом препарату Темодал здійснюють протягом 5 днів поспіль з наступною 23-денною перервою. Рекомендації щодо зниження дози в ад'ювантній фазі лікування дано у таблицях 2 та 3. Па 22 день лікування (21 день після прийому першої дози препарату Темодал®) необхідно провести дослідження крові з підрахунком кількості клітин. Відміну або зниження дози Темодалу слід проводити, керуючись таблицею 3.а кількість тромбоцитів – не нижче 100000/мкл (100x10%). Якщо в циклі 2 дози препарату Темодал не була збільшена, її не слід збільшувати і в наступних циклах. Якщо в циклі 2 доза була 200 мг/м2, у такій же добовій дозі препарат призначається у наступних циклах (за відсутності токсичності). У кожному циклі прийом препарату Темодал здійснюють протягом 5 днів поспіль з наступною 23-денною перервою. Рекомендації щодо зниження дози в ад'ювантній фазі лікування дано у таблицях 2 та 3. Па 22 день лікування (21 день після прийому першої дози препарату Темодал®) необхідно провести дослідження крові з підрахунком кількості клітин. Відміну або зниження дози Темодалу слід проводити, керуючись таблицею 3.її не слід збільшувати й у наступних циклах. Якщо в циклі 2 доза була 200 мг/м2, у такій же добовій дозі препарат призначається у наступних циклах (за відсутності токсичності). У кожному циклі прийом препарату Темодал здійснюють протягом 5 днів поспіль з наступною 23-денною перервою. Рекомендації щодо зниження дози в ад'ювантній фазі лікування дано у таблицях 2 та 3. Па 22 день лікування (21 день після прийому першої дози препарату Темодал®) необхідно провести дослідження крові з підрахунком кількості клітин. Відміну або зниження дози Темодалу слід проводити, керуючись таблицею 3.її не слід збільшувати й у наступних циклах. Якщо в циклі 2 доза була 200 мг/м2, у такій же добовій дозі препарат призначається у наступних циклах (за відсутності токсичності). У кожному циклі прийом препарату Темодал здійснюють протягом 5 днів поспіль з наступною 23-денною перервою. Рекомендації щодо зниження дози в ад'ювантній фазі лікування дано у таблицях 2 та 3. Па 22 день лікування (21 день після прийому першої дози препарату Темодал®) необхідно провести дослідження крові з підрахунком кількості клітин. Відміну або зниження дози Темодалу слід проводити, керуючись таблицею 3.У кожному циклі прийом препарату Темодал здійснюють протягом 5 днів поспіль з наступною 23-денною перервою. Рекомендації щодо зниження дози в ад'ювантній фазі лікування дано у таблицях 2 та 3. Па 22 день лікування (21 день після прийому першої дози препарату Темодал®) необхідно провести дослідження крові з підрахунком кількості клітин. Відміну або зниження дози Темодалу слід проводити, керуючись таблицею 3.У кожному циклі прийом препарату Темодал здійснюють протягом 5 днів поспіль з наступною 23-денною перервою. Рекомендації щодо зниження дози в ад'ювантній фазі лікування дано у таблицях 2 та 3. Па 22 день лікування (21 день після прийому першої дози препарату Темодал®) необхідно провести дослідження крові з підрахунком кількості клітин. Відміну або зниження дози Темодалу слід проводити, керуючись таблицею 3. Таблиця 2. Щаблі дозування препарату Темодал® при ад'ювантній терапії щабель Доза (мг/м/день) Примітка -1 100 Зменшення дози з урахуванням попередньої токсичності (див. табл. 3) 0 150 Доза під час циклу 1 1 200 Доза під час циклів 2-6 (за відсутності токсичності) Таблиця 3. Рекомендації щодо зниження дози або відміни препарату Темодал при ад'ювантній терапії Критерій токсичності Зменшення дози препарату Темодал на 1 ступінь (див. табл. 2) Припинення прийому препарату Темодал® Абсолютна кількість нейтрофілів < 1000/мкл (< 1,0х109/л) * Кількість тромбоцитів <50000/мкл (<50x 109/л) * СТС (негематологічна токсичність, за винятком алопеції, нудоти та блювання) Ступінь 3 Ступінь 4* Препарат Тсмодал слід відмінити, якщо потрібне зниження дози до Прогресуючий або рецидивуючий злоякісна гліома у формі мули нформної гліобластоми або анапластичної астроцитоми (лікування дорослих та дітей старше 3 років). Поширена мегастазуюча злоякісна меланома (лікування дорослих) Пацієнтам, які раніше не отримували хіміотерапію, препарат 1емодал призначається в дозі 200 мг/м2 один раз на день протягом 5 днів поспіль з подальшою перервою в прийомі препарату протягом 23 днів (загальна тривалість одного циклу лікування становить 28 днів). Для пацієнтів, які раніше проходили курс хіміотерапії, початкова доза становить 150 мг/м2 один раз на день; у другому циклі доза може бути підвищена до 200 мг/м2 на день протягом 5 днів за умови, що першого дня наступного циклу абсолютна кількість нейтрофілів не нижче 1500/мкл (1,5x109/л), а кількість тромбоцитів не нижче 100000/ мкл ( Особливі групи пацієнтів Діти Препарат Темодал® у дітей 3 років і старше слід застосовувати лише при рецидивній або прогресуючій злоякісній гліомі. Досвід застосування препарату у дітей цієї вікової категорії дуже обмежений. Дані про застосування препарату у дітей віком до 3 років відсутні. Пацієнти з печінковою або нирковою недостатністю1 Фармакокінетичні дані темозоломіду у пацієнтів з нормальною функцією печінки були порівняні з даними у пацієнтів із печінковою недостатністю легкого та середнього ступеня тяжкості. Дані за режимом дозування препарату Темодал у пацієнтів з печінковою недостатністю тяжкого ступеня (клас С) та нирковою недостатністю відсутні. Грунтуючись на даних фармакокінетики, малоймовірно, що потрібне зниження дози у пацієнтів з печінковою недостатністю тяжкого ступеня та будь-яким ступенем ниркової недостатності. Однак слід дотримуватись обережності при застосуванні препарату у цих груп пацієнтів. Пацієнти похилого віку На основі даних, отриманих методом фармакокінетичного аналізу у пацієнтів 19-78 років, кліренс темозоломіду не залежить від віку. Однак у пацієнтів похилого віку (старше 70 років) зростає ризик розвитку нейтропенії та тромбоцитопенії. Рекомендації та модифікації дози препарату Темодал при лікуванні прогресуючої або рецидивуючої злоякісної гліоми або злоякісної меланоми У пацієнтів, які приймають препарат Темодал®, може розвинутись мієлосупресія, включаючи тривалу панцитопенію. Можливий розвиток апластичної анемії, яка в поодиноких випадках призводила до летального результату. Розвиток апластичної анемії також може бути пов'язаний із застосуванням низки препаратів, таких як карбамазспін, фенітоїн або сульфаметоксазол/тримстоприм, тому при одночасному застосуванні препарату Темодал та цих препаратів складно встановити причину розвитку апластичної анемії. Починати лікування препаратом Темодал можна лише за абсолютної кількості нейтрофілів >1500/мкл (>1,5x 109/л) та тромбоцитів >100000/мкл (>100* 109/л). Повний клінічний аналіз крові повинен бути виконаний на 22 день (21 день після прийому першої дози), але не пізніше 48 годин після цього дня і далі – щотижня,поки абсолютна кількість нейтрофілів не стане вищою за 1500/мкл (1,5x109/л), а кількість тромбоцитів не перевищить 100000/мкл (100х 109/л). При абсолютній кількості нейтрофілів нижче 1000/мкл (1,0x 109/л ) або тромбоцитів нижче 50000/мкл (50x 109/л ) протягом будь-якого циклу лікування доза в наступному циклі повинна бути знижена на один щабель. Можливі дози: 100мг/м2, 150мг/м2 та 200 мг/м2. Мінімальна рекомендована доза становить 100 мг/м2. Тривалість лікування становить максимально 2 роки. При появі ознак прогресування захворювання лікування препаратом Темодал слід припинити.ПередозуванняВикористання препарату у дозах 500, 750, 1000 та 1250 мг/м2 (сумарна доза на цикл) було оцінено клінічно у пацієнтів. Дозолнмітуючою токсичністю була гематологічна токсичність, яка відзначалася при прийомі будь-якої дози, за більш вираз-при більш високих дозах. Описано випадок передозування (прийом дози 2000 мг на день протягом 5 днів), внаслідок якої розвинулися панцитопенія, пірексія, поліорганна недостатність та смерть. При прийомі препарату довше 5 днів (аж до 64 днів) серед інших симптомів передозування відзначалося пригнічення кровотворення, ускладнене або нс ускладнене інфекцією, в деяких випадках тривале і виражене, з фатальним результатом. Лікування. Антидот до препарату Темодал не відомий. Рекомендується гематологічний контроль і за необхідності – симптоматична терапія.Запобіжні заходи та особливі вказівкиПроведення профілактичної протиблювотної терапії рекомендується перед початком комбінованого лікування (з променевою терапією) і рекомендується під час ад'ювантної терапії вперше виявленої мультиформної гліобластоми. Якщо на фоні лікування препаратом Темодал® виникає нудота або блювання, при наступних прийомах рекомендується проводити протиблювоту терапію. Протиблювотні препарати можна приймати як до, так і після прийому Темодалу. Якщо блювота розвинулася в перші 2 години після прийому Темодала, повторювати прийом препарату в той же день не слід. У зв'язку з підвищеним ризиком розвитку пневмонії, викликаної Pneumocystis carinii, пацієнтам, які отримують комбіноване лікування з променевою терапією протягом 42 днів (аж до 49 днів), рекомендується проведення профілактичного лікування проти збудника Pneumocystis carinii. Хоча більш частий розвиток пневмонії, викликаної Pneumocystis carinii, асоціюється з більш тривалими термінами лікування препаратом Темодал®, підвищену настороженість щодо можливого розвитку пневмоцистної пневмонії слід виявляти щодо всіх пацієнтів, які отримують препарат Темодал®, особливо у поєднанні з кортикостероїдами. Фармакокінетичні показники препарату Темодал у осіб з нормальною функцією печінки та у хворих з порушенням функції печінки слабкого або помірного ступеня тяжкості можна порівняти. Даних про застосування препарату Темодал у хворих з вираженим порушенням функції печінки (клас III за класифікацією Чайлд-П'ю) або порушенням функції нирок немає. На підставі даних вивчення фармакокінетичних властивостей препарату Темодал® є малоймовірним, що хворим навіть із вираженим порушенням функції печінки або нирок може знадобитися зниження дози препарату. Тим не менш, при призначенні препарату Темодал таким хворим слід виявляти обережність. Клінічний досвід застосування препарату Темодал® при мультиформній гліобластомі у дітей віком до 3 років та при злоякісній меланомі у дітей віком до 18 років відсутній. Є обмежений досвід застосування препарату Темодал при гліомі у пацієнтів старше 3 років. У хворих похилого віку (старше 70 років) ризик розвитку нейтропенії та тромбоцитопенії вищий, ніж у молодших. Тому літнім хворим Темодал слід призначати з обережністю. Чоловіки та жінки дітородного віку під час лікування препаратом Темодал® та, як мінімум, протягом 6 місяців після його закінчення повинні використовувати надійні методи контрацепції. Через ризик розвитку незворотної безплідності на фоні лікування препаратом Темодал® пацієнтам чоловічої статі перед початком лікування рекомендується обговорити можливість кріоконсервації сперми. При попаданні вмісту капсули (порошку) на шкіру або слизові оболонки їх необхідно промити великою кількістю води. Такі побічні ефекти препарату, як сонливість та відчуття втоми, можуть негативно впливати на здатність до керування транспортними засобами або виконання потенційно небезпечних видів діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови відпустки з аптекЗа рецептомВідео на цю тему
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
128 599,00 грн
128 568,00 грн
Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему.
1 486,00 грн
1 449,00 грн
Склад, форма випуску та упаковкаЛіофілізат - 1 фл. Активна речовина: топотекану гідрохлорид 4.35 мг, що відповідає вмісту топотекану 4 мг. Допоміжні речовини: маннітол – 48 мг, винна кислота – 20 мг, натрію гідроксид – до pH 3.0±0.2 (2.8-3.2). Флакони безбарвного скла об'ємом 8 мл (1) – пачки картонні.Опис лікарської формиЛіофілізат для приготування розчину для інфузій; у вигляді пористої маси жовтого кольору.Фармакотерапевтична групаПротипухлинний препарат, інгібітор топоізомерази I. Топоізомераза I - фермент, що безпосередньо бере участь у реплікації ДНК. Топотекан стабілізує ковалентний комплекс ферменту та спірально-розщепленої ДНК, який є проміжною ланкою каталітичного механізму. Інгібування топоізомерази I призводить до розриву односпіральної ДНК та зупинки реплікації ДНК.ФармакокінетикаРозподіл При внутрішньовенному введенні топотекану дорослим у дозах 0.5-1.5 мг/м у вигляді 30-хвилинної щоденної інфузії протягом 5 днів площа під кривою «концентрація-час» (AUC) збільшувалася пропорційно збільшенню дози. Зв'язування топотекану з білками плазми – 35%. Розподіл між клітинами крові та плазмою однорідний. Об'єм розподілу (Vd) становить близько 132 л. Метаболізм Метаболізується у печінці. Основним шляхом метаболізму топотекану є рН-залежний гідроліз лактонового кільця, при якому утворюється карболова кислота з відкритим кільцем. Топотекан не інгібував ізоферменти CYP1A2, CYP2A6, CYP2C8/9, CYP2C19, CYP2D6, CYP2E, CYP3A, CYP4A, а також не інгібував цитозольних ферментів дигідропіримідиноксидазу або ксантиноксид. Виведення При внутрішньовенному введенні топотекану дорослим у дозах 0.5-1.5 мг/м у вигляді 30-хвилинної щоденної інфузії протягом 5 днів кліренс топотекану - 64 л/год, що становить приблизно 2/3 печінкового кровотоку. Період напіввиведення (T1/2) становить 2-3 год. 20-60% дози виводиться із сечею у незміненому вигляді та у вигляді метаболітів. Фармакокінетика в особливих клінічних випадках У пацієнтів із нирковою недостатністю (КК 41-60 мл/хв) плазмовий кліренс зменшується на 67%. Vd; дещо зменшується і, таким чином, T1/2 збільшується тільки на 14%. У пацієнтів із помірною нирковою недостатністю плазмовий кліренс топотекану скорочується до 34%. У пацієнтів із печінковою недостатністю плазмовий кліренс лактону топотекану знижується до 67%, а загальний плазмовий кліренс – на 10% порівняно з контрольною групою. T1/2; топотекана збільшується приблизно на 30%, при цьому значних змін Vd; не спостерігається. При призначенні топотекану в комбінації з цисплатином (цисплатин в 1-й день, топотекан в 1-й та 5-й день) кліренс топотекану зменшується на 5-й день порівняно з першим днем (19.1 л/ч/м2; порівняно з 21.3 л/год/м2).Клінічна фармакологіяПротипухлинний препарат.Показання до застосуванняДрібноклітинний рак легені; рак яєчника; рецидивуючий або персистуючий рак шийки матки, що не піддається хірургічному лікуванню та/або променевій комбінованій терапії (стадія IVB), у складі комбінованої терапії з цисплатином.Протипоказання до застосуванняВиражене пригнічення функції кісткового мозку (кількість нейтрофілів менше 1.5×109/л, тромбоцитів – менше 100×109/л); вагітність та період грудного вигодовування; дитячий вік (відсутність достатнього досвіду застосування); підвищена чутливість до топотекану або до інших компонентів, що входять до складу препарату. З обережністю: жінки дітородного віку і чоловіки в період прийому топотекана повинні використовувати надійні засоби контрацепції.Вагітність та лактаціяПрепарат протипоказаний до застосування при вагітності та в період лактації (грудного вигодовування). Застосування у дітей Використання топотекана на лікування дітей рекомендується, т.к. Наявний досвід застосування препарату у даної категорії пацієнтів недостатній.Побічна діяТривале застосування не спричиняє підвищення токсичної дії препарату. Серйозних проявів кардіотоксичності, нейротоксичності, органної токсичності не відмічено. Частота виникнення небажаних явищ класифікувалася так: дуже часто (≥1/10), часто (≥1/100, <1/10), нечасто (≥1/1000, <1/100), рідко (≥1/10 000) , < 1/1000), дуже рідко (<1/10 000, включаючи окремі випадки). З боку системи кровотворення: дуже часто - нейтропенія, фебрильна нейтропенія, лейкопенія, тромбоцитопенія, анемія; часто – панцитопенія; рідко – виражені кровотечі, зумовлені тромбоцитопенією. З боку дихальної системи: рідко - інтерстиціальна хвороба легень. З боку травної системи: дуже часто - діарея, нудота, блювання (в т.ч. тяжкого ступеня), біль в абдомінальній ділянці*, запор, стоматит, анорексія (включаючи тяжкий ступінь); часто – гіпербілірубінемія. З боку шкіри та шкірних придатків: дуже часто - алопеція. Алергічні реакції: часто - реакції гіперчутливості, включаючи шкірний висип (у тому числі еритематозний, макулопапульозний висип, дерматит, бульозну еритему); рідко – анафілактоїдні реакції, ангіоневротичний набряк, кропив'янка. Інші: дуже часто - підвищення температури тіла, підвищена стомлюваність, астенія, приєднання вторинних інфекцій; часто – слабкість, сепсис; дуже рідко – екхімози, крововиливи (слабко виражені і не потребували специфічного лікування). У дуже поодиноких випадках повідомлялося про екстравазацію. У разі екстравазації можливе виникнення гематоми або гіперемії шкіри у місці введення. * на фоні застосування топотекану в результаті нейтропенії, що розвинулася, були повідомлення про нейтропенічний коліт, включаючи нейтропенічний коліт з летальним результатом.Взаємодія з лікарськими засобамиПри одночасному застосуванні топотекану з іншими цитотоксичними засобами (наприклад, паклітакселом або етопозидом) можливе посилення мієлосупресії (потрібна корекція дози топотекану). Характер взаємодії топотекану з препаратами платини залежить від послідовності призначення платини, а саме, чи призначають препарати платини в 1-й або 5-й день застосування топотекану. Якщо препарати платини призначають у 1-й день, слід застосовувати зменшені дози кожного препарату порівняно з дозами при призначенні препаратів платини в 5-й день. Нижче наведено дози та схеми застосування топотекану та препаратів платини: цисплатин в 1-й день у дозі 50 мг/м та топотекан у дозі 0.75 мг/м з 1-го по 5-й день. цисплатин у 5-й день у дозі 50 мг/м та топотекан у дозі 1.25 мг/м з 1-го по 5-й день. карбоплатин в 1 день: AUC5 (формула Калверта); топотекан у дозі 0.5 мг/м з 1-го до 5-го дня. карбоплатин у 5-й день: AUC5 (кліренс; 51 Cr-EDTA); топотекан у дозі 1.0 мг/м 2 з 1-го до 5-го дня. Топотекан не пригнічує ізоферменти системи цитохрому Р450. Спільне застосування з ондансетроном, гранісетроном, морфіном або кортикостероїдами не суттєво впливає на фармакокінетичні параметри топотекану.Спосіб застосування та дозиТопотекан вводять у вигляді 30-хвилинної внутрішньовенної інфузії. Дорослі та літні пацієнти Перед призначенням першого курсу терапії топотеканом кількість нейтрофілів має бути ≥1.5×109/л, тромбоцитів ≥100×109/л, рівень гемоглобіну ≥9 г/дл. При дрібноклітинному раку легені та раку яєчників призначають по 1.5 мг/м2 поверхні тіла щодня протягом 5 послідовних днів з інтервалом у 3 тижні. Для досягнення ефекту рекомендується провести мінімум 4 курси терапії (середній час настання ефекту у хворих на рак яєчників становить 8-11.7 тижня, у хворих на дрібноклітинний рак легені - 6.1 тижня. Приблизно у 18% хворих на рак яєчника ефект був досягнутий після проведення 5 і більше курсів терапії ). Повторні курси терапії топотеканом можна проводити тільки за наступними показниками: нейтрофіли ≥1×109/л, тромбоцити ≥100×109/л, гемоглобін ≥9 г/дл (в т.ч. після переливання крові, якщо це необхідно). При вираженій нейтропенії (кількість нейтрофілів <0.5×109/л) протягом 7 днів або більше, або фебрильної нейтропенії, або у разі відстрочення лікування через нейтропенію, слід зменшити дозу препарату до 1.25 мг/м/добу або за необхідності до 1 мг/м/добу або наступні курси проводити з призначенням профілактичного введення гранулоцитарного колонієстимулюючого фактора (Г-КСФ), починаючи з 6-го дня лікування (не раніше ніж через 24 години після закінчення терапії топотеканом). Якщо нейтропенія на тлі ГКСФ зберігається, дози препарату повинні бути зменшені. При зниженні кількості тромбоцитів при попередньому курсі хіміотерапії <25×109/л дози мають бути зменшені аналогічним чином. Якщо у зв'язку з побічними ефектами потрібне зниження дози нижче 1 мг/м, терапію топотеканом слід припинити. При раку шийки матки рекомендована доза топотекану становить 0.75 мг/м у 1-й, 2-й та 3-й дні. У 1-й день терапії перед введенням топотекану проводиться інфузія цисплатину в дозі 50 мг/м . Ця схема повторюється кожен 21 день, лише 6 курсів. З появою ознак прогресування захворювання топотекан слід відмінити. Повторні курси терапії топотеканом можна проводити лише за таких показників: нейтрофіли ≥1.5×109/л, тромбоцити ≥100×109/л, гемоглобін ≥9 г/дл (в т.ч. після переливання крові, якщо це необхідно). При фебрильній нейтропенії (підвищення температури тіла до 38°С і вище за кількості нейтрофілів <1×109/л) для наступних курсів рекомендується знизити дозу топотекану на 20% до 0.6 мг/м2. При зниженні кількості тромбоцитів <10×109/л дози мають бути зменшені аналогічним чином. В якості альтернативи зниженню дози при фебрильній нейтропенії пацієнтам рекомендується введення Г-КСФ після закінчення кожного наступного курсу (перш ніж вдатися до зниження дози), починаючи з 4-го дня лікування (не раніше ніж через 24 години після закінчення терапії топотеканом). Якщо фебрильна нейтропенія на тлі Г-КСФ зберігається, дози препарату для наступних курсів мають бути зменшені на 20% до 0.45 мг/м2. При монотерапії для пацієнтів з КК > 40 мл/хв корекція режиму дозування не потрібна. Рекомендована доза для пацієнтів з КК від 20 до 39 мл/хв становить 0.75 мг/м/добу. Рекомендації щодо режиму дозування у пацієнтів зі зниженням КК < 20 мл/хв відсутні. При комбінованій терапії топотеканом з цисплатином для лікування раку шийки матки починати терапію рекомендується лише хворим, у яких концентрація креатиніну у плазмі не перевищує 1.5 мг/дл. Якщо під час лікування рівень креатиніну в плазмі перевищить 1.5 мг/дл, слід виконувати рекомендації інструкції щодо застосування цисплатину щодо зменшення його дози/скасування. У разі відміни цисплатину немає достатніх даних щодо продовження монотерапії топотеканом у хворих на рак шийки матки. Для пацієнтів з порушеннями функції печінки (рівень білірубіну від 1.5 до 10 мг/дл) корекції дози не потрібно. Використання топотекану ;для лікування дітей ;не рекомендується, т.к. Наявний досвід застосування препарату у даної категорії пацієнтів недостатній. Правила приготування розчину Вміст флакону слід розчинити у 4 мл стерильної води для ін'єкцій до концентрації 1 мг/мл. Отриманий розчин необхідно розбавити 0.9% розчином хлориду натрію або 5% розчином декстрози до концентрації 25-50 мкг/мл.ПередозуванняСимптоми: гноблення функції кісткового мозку, стоматит. Лікування: госпіталізація, моніторинг життєво важливих функцій; симптоматична терапія; при необхідності - переливання компонентів крові, призначення антибіотиків широкого спектра дії. Специфічний антидот невідомий.Запобіжні заходи та особливі вказівкиЛікування топотеканом має проводитися під наглядом фахівця, який має досвід роботи з протипухлинними препаратами. Не рекомендується призначати монотерапію топотеканом як першу лінію терапії. Гематологічна токсичність топотекану залежить від його дози, необхідно регулярно проводити розгорнуті аналізи крові з визначенням рівня гемоглобіну, гематокриту, підрахунку кількості лейкоцитів, нейтрофілів та тромбоцитів. При поєднанні топотекану з іншими цитотоксичними препаратами необхідно коригувати його дозу. При розвитку вираженої нейтропенії потрібне ретельне спостереження для своєчасної діагностики інфекційних ускладнень. Нейтропенія, індукована застосуванням топотекану, може бути причиною розвитку нейтропенічного коліту (зокрема з летальним результатом). У пацієнтів з лихоманкою, нейтропенією, сполученим болем у животі у проекції товстої кишки слід враховувати можливість розвитку нейтропенічного коліту. Випадки інтерстиціальної хвороби легень було зареєстровано і натомість терапії топотеканом (зокрема з летальним результатом). Пацієнти з інтерстиціальною хворобою легень, фіброзом легені, раком легені в анамнезі, а також пацієнти, які зазнали опромінення грудної клітки, які приймали пневмотоксичні препарати та/або колонієстимулюючі фактори, знаходяться у групі високого ризику розвитку цього ускладнення. Пацієнтів необхідно спостерігати на предмет появи симптомів інтерстиціальної хвороби легень (наприклад, кашель, лихоманка,задишка та/або гіпоксія) при підтвердженні нововиявленої інтерстиціальної хвороби легень топотекан слід відмінити. Послаблює ефективність імунізації інактивованими вакцинами; при використанні живих вірусних вакцин посилює реплікацію вірусу та побічні ефекти вакцинації. Інтервал між введенням топотекану та вакцинацією живими вірусними або інактивованими вірусними вакцинами варіює від 3 до 12 місяців. При виникненні вираженої тромбоцитопенії необхідні крайня обережність при виконанні інвазивних процедур, регулярний огляд шкірних покривів та слизових оболонок, а також виділень (для виявлення ознак кровотечі). При роботі з препаратом необхідно дотримуватись загальноприйнятих правил поводження з цитотоксичними препаратами. При випадковому попаданні препарату на шкіру або очі необхідно промити їх великою кількістю води. Вплив на здатність до керування автотранспортом та управління механізмами Деякі небажані ефекти препарату, такі як підвищена стомлюваність та слабкість, можуть негативно впливати на здатність до концентрації уваги та швидкість психомоторних реакцій. Слід враховувати загальний клінічний стан пацієнта та можливий розвиток небажаних явищ при оцінці здатності до керування автомобілем та роботи з механізмами, що потребує швидкості реакції.Умови відпустки з аптекЗа рецептомВідео на цю тему
16 755,00 грн
16 711,00 грн
Склад, форма випуску та упаковкаКонцентрат для приготування розчину - 1 мл: Діюча речовина: рамуцірумаб 10 мг; Допоміжні речовини: гліцин – 9,98 мг, L-гістидин – 0,65 мг, L-гістидин моногідрохлорид – 1,22 мг, полісорбат 80 – 0,10 мг, натрію хлорид – 4,38 мг, вода для ін'єкцій – qs до 1 мл. Концентрат для виготовлення розчину для інфузій 10 мг/мл. По 10 мл (100 мг/10 мл) або 50 мл (500 мг/50 мл) препарату в безбарвний скляний флакон типу I, закупорений гумовою пробкою з хлорбутилу, алюмінієвою обкаткою та поліпропіленовим ковпачком. По 1 флакону разом з інструкцією із застосування в картонній пачці.Опис лікарської формиРідина, від прозорої до слабко опалесцентної, від безбарвної до жовтого кольору.Фармакотерапевтична групаПротипухлинні засоби, моноклональні антитіла.ФармакокінетикаЗгідно з результатами популяційного аналізу, фармакокінетичні показники рамуцирумабу у хворих на рак шлунка, недрібноклітинний рак легені та колоректальний рак схожі між собою. Рак шлунку При проведенні монотерапії рамуцирумабом у дозі 8 мг/кг кожні 2 тижні середні значення мінімальної концентрації (Cmin) рамуцирумабу у сироватці крові пацієнтів з пізніми стадіями раку шлунка становили 49,5 мкг/мл (діапазон: 6,3 - 228 мкг) 74,4 мкг/мл (діапазон: 13,8 - 234 мкг/мл) перед введенням четвертої та сьомої доз відповідно. Недрібноклітинний рак легені При проведенні комбінованої терапії рамуцирумабом у дозі 10 мг/кг з доцетакселом кожні 3 тижні Cmin рамуцирумабу у сироватці крові пацієнтів з недрібноклітинним раком легені становили 28,3 мкг/мл (діапазон: 2,5 - 108 мк /мл (діапазон: 3,1 - 128 мкг/мл) перед введенням третьої та п'ятої доз, відповідно. Колоректальний рак При проведенні комбінованої терапії рамуцирумабом у дозі 8 мг/кг з іринотеканом, кальцію фолінатом та фторурацилом (режим FOLFIRI) кожні 2 тижні, Cmin рамуцирумабу у сироватці крові пацієнтів з метастатичним колоректальним раком становили 46,3 119 мкг/мл) та 65,1 мкг/мл (діапазон: 14,5 - 205 мкг/мл) перед введенням третьої та п'ятої доз, відповідно. Всмоктування Рамуцірумаб призначений лише для внутрішньовенних інфузій. Розподіл Середній обсяг розподілу рамуцірумабу у рівноважному стані становить 5,4 л. Метаболізм Метаболізм рамуцірумабу не вивчений. Антитіла переважно виводяться у процесі катаболізму. Виведення Середній кліренс рамуцірумабу становить 0,015 л/год, а середній період напіввиведення (Т1/2) – 14 днів. Тимчасова та дозова залежність Чіткого відхилення від пропорційності дози для дослідження фармакокінетики рамуцирумаба в дозах від 6 мг/кг до 20 мг/кг не виявлено. При введенні рамуцірумабу кожні 2 тижні спостерігався коефіцієнт накопичення, що дорівнює 1,5. З моделей, побудованих методом популяційного фармакокінетичного моделювання, рівноважний стан досягається після введення шостої дози. Особливі групи пацієнтів Пацієнти похилого віку За результатами популяційного аналізу фармакокінетики відмінності між експозицією рамуцирумабу (площа під кривою "концентрація-час", AUC) у пацієнтів віком 65 років та старших та пацієнтів віком до 65 років відсутні. Пацієнти з нирковою недостатністю Дослідження щодо оцінки впливу ниркової недостатності на фармакокінетику рамуцирумабу не проводилися. За результатами популяційного аналізу фармакокінетики AUC була приблизно однаковою у пацієнтів із легким ступенем ниркової недостатності (60 мл/хв ≤ кліренс креатиніну). Пацієнти з печінковою недостатністю Дослідження щодо оцінки впливу печінкової недостатності на фармакокінетику рамуцирумабу не проводилися. За результатами популяційного аналізу фармакокінетики AUC у пацієнтів з легким ступенем печінкової недостатності (загальний білірубін у 1,0-1,5 рази вище верхньої межі норми (ВГН) при будь-якій активності аспартатамінотрансферази (ACT) або активність ACT вище ВГН при загальному білірубіні не більше згідно з критеріями Національного інституту раку США (NCI СТСАЕ) і з помірним ступенем печінкової недостатності (загальний білірубін у 1.5-3,0 рази вище ВГН при будь-якій активності ACT) була приблизно такою ж, як і у пацієнтів з нормальною функцією печінки (загальний білірубін та ACT нижче ВДН). Дослідження рамуцирумабу за участю пацієнтів з печінковою недостатністю не проводилися. Інші групи пацієнтів За результатами популяційного аналізу фармакокінетики було показано, що вік (від 19 до 86 років), стать, расова приналежність, маса тіла, рівень альбуміну не впливають на фармакокінетику рамуцірумабу.ФармакодинамікаРамуцирумаб являє собою людське моноклональне антитіло, що відноситься до класу імуноглобулінів IgG1, яке специфічно зв'язується з рецептором 2 типу фактора росту ендотелію судин (VEGF) та блокує зв'язування рецептора 2 типу VEGF з лігандами VEGF-A, VEG. Рецептор 2 типу VEGK є ключовим медіатором ангіогенезу, що індукується VEGF. В результаті рамуцирумаб інгібує ліганд-стимульовану активацію рецептора 2 типу VEGF і компонентів його низхідного сигнального каскаду, у тому числі мітоген-активованих протеїнкіназ р44/р42, нейтралізуючи ліганд-індуковану проліферацію та міграцію енд. Імуногенність Як і всі терапевтичні протеїни, рамуцірумаб має потенційну імуногенність. Антитіла до рамуцирумабу були виявлені у 2,2% пацієнтів, включених у дослідження та отримували терапію рамуцирумабом. У жодного з пацієнтів, які мали антитіла до рамуцирумабу, інфузійні реакції не зареєстровані. У жодного з пацієнтів не було виявлено нейтралізуючих антитіл до рамуцірумабу. Даних для того, щоб оцінити дію антитіл на ефективність та безпеку рамуцірумабу, недостатньо.Показання до застосуванняРак шлунка або аденокарцинома гастроезофагеального переходу у складі комбінованої терапії з паклітакселом або як монотерапія у пацієнтів з прогресуванням захворювання після попереднього проведення хіміотерапії на основі препаратів платини та фторпіримідину. Місцевий або метастатичний недрібноклітинний рак легені (НМРЛ) у складі комбінованої терапії з доцетакселом у пацієнтів з прогресуванням захворювання при проведенні або після попереднього проведення хіміотерапії на основі препаратів платини. Метастатичний колоректальний рак (мКРР) у складі комбінованої терапії з іринотеканом, кальцію фолінатом та фторурацилом у пацієнтів з прогресуванням захворювання під час проведення або після попередньої терапії бевацизумабом, оксаліплатином та фторпіримідином.Протипоказання до застосуванняГіперчутливість до активного або будь-якого допоміжного компонента препарату. Пацієнти з НМРЛ за наявності інвазії пухлиною великих кровоносних судин чи розпаду пухлини. Вік до 18 років (ефективність та безпека не встановлені). Вагітність. Період грудного вигодовування. З обережністю артеріальна тромбоемболія в анамнезі; артеріальна гіпертензія; шлунково-кишкові перфорації в анамнезі; кровотечі в анамнезі; уповільнення процесу загоєння ран (див. розділ "Особливі вказівки"); цироз печінки тяжкого ступеня (клас В або С за класифікацією Чайлд-П'ю); цироз печінки з печінковою енцефалопатією; клінічно значущий асцит унаслідок цирозу чи гепаторенальний синдром; протеїнурія; тяжкі порушення функції нирок (кліренс креатиніну менше 30 мл/хв); у пацієнтів, які дотримуються дієти з обмеженням кухонної солі.Вагітність та лактаціяЖінкам дітородного віку рекомендується уникати настання вагітності під час терапії Цирамзом. Пацієнток слід проінформувати про потенційний ризик для вагітності та плода. Жінкам дітородного віку необхідно застосовувати ефективні методи контрацепції під час терапії та протягом 3 місяців після введення останньої дози рамуцирумабу. Вагітність Дані щодо застосування рамуцірумабу у вагітних жінок відсутні. Даних щодо репродуктивної токсичності, отриманих при проведенні досліджень на тваринах, недостатньо. Оскільки ангіогенез дуже важливий задля збереження вагітності та розвитку плода, придушення ангіогенезу, викликане введенням рамуцирумаба, може негативно позначитися протягом вагітності, зокрема стані плода. У разі настання вагітності під час терапії рамуцирумабом пацієнтку слід поінформувати про можливий ризик, пов'язаний із збереженням вагітності, а також ризик для плода. Застосування препарату Цирамза не рекомендовано під час вагітності, а також жінкам дітородного віку, які не використовують контрацепцію. Період грудного вигодовування Інформація щодо проникнення рамуцирумабу у грудне молоко відсутня. Оскільки ризик для новонароджених/грудних дітей виключити не можна, під час терапії Цирамзом® і протягом як мінімум 3 місяців після введення останньої дози грудне вигодовування слід припинити. Фертильність Дані щодо впливу рамуцирумабу на фертильність у людини відсутні. На підставі результатів, отриманих при проведенні досліджень на тваринах, терапія Цирамзом може негативно позначитися на фертильності.Побічна діяНайбільш поширеними серйозними небажаними реакціями, пов'язаними з терапією препаратом Цирамза® (як монотерапія або комбінація з цитотоксичною хіміотерапією) є шлунково-кишкові перфорації, важкі шлунково-кишкові кровотечі, артеріальні тромбоемболічні ускладнення. Також спостерігаються часті небажані реакції: стомлюваність/астенія, нейтропенія, лейкопенія, діарея, стоматит, носові кровотечі та артеріальна гіпертензія. Відповідно до класифікації, представленої в Медичному словнику для нормативно-правової діяльності (MedDRA), небажані реакції, зареєстровані у пацієнтів, розподілені та представлені нижче за системами органів, частотою розвитку та ступенем тяжкості: Дуже часті (≥ 1/10); Часті (від ≥ 1/100 до Рак шлунка (Цирамза® у складі комбінованої терапії з паклітакселом) Порушення з боку крові та лімфатичної системи: дуже часто – нейтропенія, лейкопенія, тромбоцитопенія. Порушення з боку обміну речовин та харчування: дуже часто – гіпоальбумінемія. Порушення з боку судин: дуже часто – артеріальна гіпертензія (включаючи кардіоміопатію на фоні артеріальної гіпертензії). Порушення з боку дихальної системи, органів грудної клітки та середостіння: дуже часто – носові кровотечі. Порушення з боку шлунково-кишкового тракту: дуже часто – шлунково-кишкові кровотечі, стоматит, діарея. Порушення з боку нирок та сечовивідних шляхів: дуже часто – протеїнурія. Загальні розлади та порушення в місці введення: дуже часто – стомлюваність/астенія, периферичний набряк. Найбільш поширені небажані реакції, відмічені у ≥1% і Рак шлунка (Цирамза® як монотерапія) Порушення з боку обміну речовин та харчування: часто – гіпокаліємія, гіпонатріємія. Порушення з боку нервової системи: часто – головний біль. Порушення з боку судин: дуже часто – артеріальна гіпертензія. Порушення з боку шлунково-кишкового тракту: дуже часто – біль у животі, діарея. Найбільш поширені небажані реакції, відмічені у ≥1% і Найбільш поширені небажані реакції (включаючи реакції ≥3 ступеня), пов'язані з проведенням антиангіогенної терапії, що спостерігаються у пацієнтів, які отримували лікування препаратом Цирамза® – при проведенні різних клінічних досліджень: шлунково-кишкові перфорації, інфузійні реакції та протеїнурія. Недрібноклітинний рак легені (Цирамза® у складі комбінованої терапії з доцетакселом) Порушення з боку крові та лімфатичної системи: дуже часто – фебрильна нейтропенія, нейтропенія, тромбоцитопенія. Порушення з боку шлунково-кишкового тракту: дуже часто – стоматит. Загальні розлади та порушення в місці введення: дуже часто – стомлюваність/астенія, запалення слизової оболонки, периферичний набряк. Порушення з боку дихальної системи, органів грудної клітки та середостіння: дуже часто – носові кровотечі. Порушення з боку судин: дуже часто – артеріальна гіпертензія. Найбільш поширені небажані реакції, відмічені У ^1% і Метастатичний колоректальний рак (Цирамза® у складі комбінованої терапії за схемою FOLFIRI (іринотекан, кальцію фолінат та фторурацил)) Порушення з боку крові та лімфатичної системи: дуже часто – нейтропенія, тромбоцитопенія. Порушення з боку шлунково-кишкового тракту: дуже часто – шлунково-кишкові кровотечі, стоматит. Загальні розлади та порушення разом: дуже часто - периферичний набряк. Порушення з боку обміну речовин та харчування: часто – гіпоальбумінемія. Порушення з боку нирок та сечовивідних шляхів: дуже часто – протеїнурія (включаючи випадки нефротичного синдрому). Порушення з боку дихальної системи, органів грудної клітки та середостіння: дуже часто – носові кровотечі. Порушення з боку шкіри та підшкірних тканин: дуже часто – синдром долонно-підошовної еритродизестезії. Порушення з боку судин: дуже часто – артеріальна гіпертензія. Найбільш поширені небажані реакції, зареєстровані у ≥1% іВзаємодія з лікарськими засобамиПаклітаксел - при одночасному застосуванні рамуцирумаб не впливає на фармакокінетику паклітакселу, а паклітаксел не впливає на фармакокінетику рамуцирумабу. Доцетаксел - при одночасному застосуванні рамуцирумаб не впливає на фармакокінетику доцетакселу. Іринотекан - при одночасному застосуванні рамуцирумаб не впливає на фармакокінетику іринотекану та його активного метаболіту, SN-38.Спосіб застосування та дозиДля внутрішньовенних інфузій. Терапія препаратом Цирамза може бути призначена і проводитися тільки під наглядом лікаря, який має досвід застосування протипухлинних препаратів. Після розведення препарат Цирамза вводять методом внутрішньовенної інфузії протягом періоду тривалістю близько 60 хвилин. Не слід вводити препарат внутрішньовенним болюсним методом або у вигляді швидкого внутрішньовенного введення. Для досягнення необхідної тривалості інфузії, що становить близько 60 хвилин, максимальна швидкість інфузії не повинна перевищувати 25 мг/хв або слід збільшити тривалість інфузії. Під час інфузії рекомендується стежити за станом пацієнта для виявлення ознак інфузійних реакцій. Крім того, необхідно забезпечити доступність відповідної реанімаційної апаратури. Премедикація Перед проведенням інфузій рамуцирумабу рекомендується проводити премедикацію антигістамінними препаратами (наприклад, дифенгідрамін). У разі розвитку у пацієнта інфузійної реакції 1 або 2 ступеня тяжкості згідно з класифікацією NCI СТСАЕ, премедикацію необхідно проводити перед усіма наступними інфузіями рамуцирумабу. У разі повторного розвитку інфузійної реакції 1 або 2 ступеня тяжкості пацієнту необхідно проводити премедикацію глюкокортикостероїдами (наприклад, дексаметазон). Надалі перед проведенням подальших інфузій рамуцирумабу необхідно проводити премедикацію із застосуванням наступних лікарських препаратів або їх аналогів: антигістамінні препарати (наприклад, дифенгідрамін) внутрішньовенно, парацетамол та дексаметазон. Рак шлунка або аденокарцинома гастроезофагеального переходу Комбінована терапія з паклітакселом Рекомендована доза препарату Цирамза становить 8 мг/кг у 1-й та 15-й дні 28-денного циклу до проведення інфузії паклітакселу. Рекомендована доза паклітакселу становить 80 мг/м2 у вигляді внутрішньовенної інфузії протягом близько 60 хвилин у 1-й, 8-й та 15-й дні 28-денного циклу. Перед кожною інфузією паклітакселу пацієнтам слід провести клінічний та біохімічний аналіз крові з метою оцінки стану функції печінки. Перед кожною інфузією паклітакселу потрібне дотримання певних критеріїв. Необхідні критерії перед кожною інфузією паклітакселу: Нейтрофіли - 1-й день: ≥ 1,5 х 109/л; 8-й та 15-й дні: ≥ 1,0 х 109/л. Тромбоцити – 1-й день: ≥ 100 х 109/л; 8-й та 15-й дні: ≥ 75 х 109/л. Білірубін - ≤ 1,5 х ВДН. АСТ/Аланінамінотрансфераза (АЛТ) - Відсутність метастазів у печінку: АЛТ/АСТ ≤ 3 х ВГН; Метастази в печінку – АЛТ/АСТ ≤ 5 х ВГН. Застосування препарату Цирамза як монотерапія Рекомендована доза Цирамза при проведенні монотерапії становить 8 мг/кг, кожні 2 тижні у вигляді внутрішньовенної інфузії протягом близько 60 хвилин, максимальна швидкість інфузії 25 мг/хв. Місцевий або метастатичний НМРЛ Рекомендована доза Цирамзи становить 10 мг/кг у вигляді внутрішньовенної інфузії протягом близько 60 хвилин у 1-й день 21-денного циклу перед інфузією доцетакселу. Доцетаксел у дозі 75 мг/м2 необхідно вводити у вигляді внутрішньовенної інфузії протягом близько 60 хвилин на 1 день 21-денного циклу. Метастатичний колоректальний рак Рекомендована доза Цирамзи становить 8 мг/кг у вигляді внутрішньовенної інфузії протягом близько 60 хвилин кожні два тижні перед проведенням комбінованої хіміотерапії за схемою FOLFIRI. Перед початком хіміотерапії пацієнтам слід здійснити клінічний аналіз крові. Перед проведенням хіміотерапії за схемою FOLFIRI потрібне дотримання певних критеріїв. Необхідні критерії перед хіміотерапією за схемою FOLFIRI: Нейтрофіли - ≥ 1,5 х 109/л; Тромбоцити – ≥ 100 х 109/л; Токсичні явища з боку шлунково-кишкового тракту на фоні хіміотерапії - ≤ 1 ступеня (згідно з критеріями NCI СТСАЕ). Тривалість терапії Терапію препаратом Цирамза слід продовжувати до появи ознак прогресування захворювання або розвитку неприйнятної токсичності. Рекомендації щодо корекції режиму дозування Інфузійні реакції У разі розвитку у пацієнта інфузійної реакції 1 або 2 ступеня тяжкості слід знизити швидкість інфузії препарату Цирамза на 50% для проведення, а також для всіх подальших інфузій. У разі розвитку інфузійної реакції 3 або 4 ступеня тяжкості терапію препаратом Цирамза слід негайно і повністю припинити. Артеріальна гіпертензія Перед кожним введенням препарату Цирамза слід контролювати артеріальний тиск з проведенням терапії відповідно до клінічних показань. У разі розвитку артеріальної гіпертензії тяжкого ступеня терапію препаратом Цирамза слід тимчасово припинити до досягнення адекватного контролю на тлі лікарської терапії. Якщо проведення гіпотензивної терапії не призводить до досягнення безпечного рівня артеріального тиску, терапію Цирамзом слід повністю припинити. Протеїнурія Під час проведення лікування препаратом Цирамза® необхідно контролювати стан пацієнтів для виявлення ознак розвитку або посилення протеїнурії. Якщо рівень білка в сечі становить ≥2+, слід здійснити аналіз добової сечі. Якщо рівень білка в сечі становить ≥2 г/24 години, терапію Цирамзом слід тимчасово припинити. Після зниження рівня білка у сечі до Рекомендована початкова доза Цирамзу - 8 мг/кг. Перше зниження дози Цирамзу - 6 мг/кг. Повторне зниження дози Цирамзу - 5 мг/кг. Рекомендована початкова доза Цирамзу - 10 мг/кг. Перше зниження дози Цирамзу - 8 мг/кг. Повторне зниження дози Цирамзу - 6 мг/кг. Якщо рівень білка в сечі становить >3 г/24 години, або у разі розвитку нефротичного синдрому терапію препаратом Цирамза слід повністю припинити. Планові операції або уповільнення процесу загоєння ран Терапію препаратом Цирамза слід тимчасово припинити як мінімум за 4 тижні до проведення планової операції. У разі виникнення ускладнень, пов'язаних із уповільненням процесу загоєння ран, терапію препаратом Цирамза слід тимчасово припинити до повного загоєння ран. Корекція режиму дозування паклітакселу На підставі рівня токсичності, що відзначається у пацієнта, доза паклітакселу може бути знижена. При розвитку гематологічної токсичності 4 ступеня або негематологічної токсичності 3 ступеня тяжкості, пов'язаної з терапією паклітакселом, відповідно до критеріїв NCI СТСАЕ рекомендується знизити дозу паклітакселу на 10 мг/м2 на час усіх наступних циклів терапії. Наступне зниження дози на 10 мг/м2 рекомендовано у разі збереження або повторного розвитку токсичності. Корекція режиму дозування схеми FOLFIRJ (іринотекан, кальцію фолінат та фторурацил) У разі розвитку певних проявів токсичності дози окремих препаратів схеми FOLFIRI можуть бути знижені. Зміна дози кожного окремого препарату схеми FOLFIRI повинна здійснюватися незалежно один від одного за алгоритмом, представленим у таблиці 4. У таблиці 5 представлена докладна інформація про відстрочення введення або зниження дози препаратів схеми FOLFIRI під час наступного циклу на підставі максимального ступеня вираженості певних небажаних явищ. Зниження дози препаратів FOLFIRI. Препарат схеми FOLFIRI Рівень дози Початкова доза -1 -2 -3 Іринотекан 180 мг/м2 150 мг/м2 120 мг/м2 100 мг/м2 5-фторурацил болюсно 400 мг/м2 200 мг/м2 0 мг/м2 0 мг/м2 5-фторурацил інфузійно 2400 мг/м2 за 46-48 годин 2000 мг/м2 за 46-48 годин 1600 мг/м2 за 46-48 годин 1200 мг/м2 за 46-48 годин Зміна дози препаратів схеми FOLFIRI у разі розвитку певних небажаних явищ Небажане явище Ступінь NCI СТСАЕ Зміна дози в 1-й день циклу лікування, що настає за розвитком НЯ Діарея 2 Якщо виразність діареї зменшилася до 1 ступеня, дозу 5-фторурацилу знижують на 1 дозовий рівень. При відновленні діареї 2 ступеня вираженості дозу 5-фторурцилу та іринотекану знижують на 1 дозовий рівень. 3 Якщо виразність діареї зменшилася до ≤ 1 ступеня, дозу 5-фторурацилу та іринотекану знижують на 1 дозовий рівень. 4 Якщо виразність діареї зменшилася до ≤ 1 ступеня, дозу 5-фторурацилу та іринотекану знижують на 2 дозові рівні. Якщо діарея 4 ступеня виразності не дозволилася до ≤ 1 ступеня, введення 5-фторурацилу та іринотекану відкладають не більше ніж на 28 днів до дозволу явища до ≤ 1 ступеня. Нейтропенія або тромбоцитопенія За відповідністю гематологічним критеріям у таблиці 2 За невідповідності гематологічним критеріям у таблиці 2 2 Корекція дози не потрібна. Дозу 5-фторурацилу та іринотекану знижують на 1 дозовий рівень. 3 Дозу 5-фторурацилу та іринотекану знижують на 1 дозовий рівень. Введення 5-фторурацилу та іринотекану відкладають не більше ніж на 28 днів до дозволу явища до ≤ 1 ступеня, потім дозу 5-фторурацилу та іринотекану знижують на 1 дозовий рівень. 4 Дозу 5-фторурацилу та іринотекану знижують на 2 дозові рівні. Введення 5-фторурацилу та іринотекану відкладають не більше ніж на 28 днів до дозволу явища до ≤ 1 ступеня, потім дозу 5-фторурацилу та іринотекану знижують на 2 дозові рівні. Стоматит/запалення слизової оболонки ротової порожнини 2 Якщо виразність стоматиту/запалення слизової оболонки ротової порожнини зменшилася до 1 ступеня, дозу 5-фторурацилу знижують на 1 дозовий рівень. При відновленні стоматиту/запалення слизової оболонки ротової порожнини 2 ступеня вираженості дозу 5-фторурацилу знижують на 2 дозові рівні. 3 Якщо виразність стоматиту/запалення слизової оболонки ротової порожнини зменшилася до 1 ступеня, дозу 5-фторурацилу знижують на 1 дозовий рівень. Якщо 3 ступінь виразності стоматиту/запалення слизової оболонки ротової порожнини не зменшилася до ≤ 1 ступеня, введення 5-фторурацилу відкладають не більше ніж на 28 днів до дозволу явища до ≤ 1 ступеня, потім дозу 5-фторурацилу знижують на 2 дозові рівні. 4 Введення 5-фторурацилу відкладають не більше ніж на 28 днів до дозволу явища до ≤ 1 ступеня, потім дозу 5-фторурацилу знижують на 2 дозові рівні. Фебрильна нейтропенія При відповідності гематологічним критеріям у таблиці 2 та вирішенні лихоманки При невідповідності гематологічним критеріям у таблиці 2 та вирішенні лихоманки Дозу 5-фторурацилу та іринотекану знижують на 2 дозові рівні. Введення 5-фторурацилу та іринотекану відкладають не більше ніж на 28 днів до дозволу явища до ≤ 1 ступеня, потім дозу 5-фторурацилу та іринотекану знижують на 2 дозові рівні. До початку наступного циклу слід розглянути можливість використання колонієстимулюючих факторів. * - 28-денний період починається в 1-й день циклу, що іде за розвитком НЯ. Корекція режиму дозування доцетакселу На підставі рівня токсичності, що відзначається у пацієнта, доза доцетакселу може бути знижена. Пацієнти, у яких під час лікування доцетакселом спостерігається розвиток фебрильної нейтропенії, зниження рівня нейтрофілів. Пацієнти похилого віку Під час проведення клінічних досліджень не було отримано даних щодо підвищення ризику побічних ефектів у пацієнтів віком 65 років та старших порівняно з пацієнтами віком до 65 років. Рекомендації щодо зниження доз відсутні. Пацієнти з нирковою недостатністю Дослідження застосування препарату Цирамза® у пацієнтів з нирковою недостатністю не проводилося. Згідно з наявними клінічними даними, можна припустити, що пацієнтам з нирковою недостатністю легкого, помірного або важкого ступеня тяжкості корекція дози не потрібна. Рекомендації щодо зниження доз відсутні. Пацієнти з печінковою недостатністю Дослідження застосування препарату Цирамза® у пацієнтів з печінковою недостатністю не проводилося. Згідно з клінічними даними, можна припустити, що пацієнтам з печінковою недостатністю легкого або помірного ступеня тяжкості корекція дози не потрібна. Дані щодо застосування рамуцирумабу у пацієнтів з печінковою недостатністю тяжкого ступеня відсутні. Рекомендації щодо зниження доз відсутні. Діти та підлітки до 18 років Безпека та ефективність препарату Цирамза® при застосуванні у дітей та підлітків віком до 18 років не встановлені. Інструкції з приготування та введення інфузійного розчину Як розчинник слід використовувати лише 0,9% розчин натрію хлориду. Препарат Цирамза не слід призначати або змішувати з розчинами декстрози. Кожен флакон призначений для одноразового застосування. Перед розведенням необхідно перевірити вміст флакона на наявність механічних включень та зміну кольору. У разі виявлення механічних увімкнень або зміни кольору флакон не слід використовувати. Щоб гарантувати стерильність приготовленого інфузійного розчину необхідно дотримання методів асептики. У разі використання попередньо заповнених контейнерів для внутрішньовенних інфузій На підставі розрахованого об'єму рамуцирумабу необхідно видалити відповідний об'єм 0,9% розчину хлориду натрію з попередньо заповненого контейнера для внутрішньовенних інфузій об'ємом 250 мл. З дотриманням методів асептики ввести розрахований обсяг рамуцірумабу у контейнер для внутрішньовенних інфузій. Загальний обсяг контейнера повинен становити 250 мл. Обережно перевернути контейнер для рівномірного перемішування. Розчин для інфузій не заморожувати та не струшувати. Не розбавляти іншими розчинами та не використовувати одночасно з іншими електролітами чи лікарськими препаратами. У разі використання порожніх контейнерів для внутрішньовенних інфузій З дотриманням методів асептики необхідно ввести розрахований обсяг рамуцірумабу в порожній контейнер для внутрішньовенних інфузій. Додати відповідну кількість 0,9% розчину хлориду натрію, щоб загальний обсяг становив 250 мл. Обережно перевернути контейнер для рівномірного перемішування. Розчин для інфузій не заморожувати та не струшувати. Не розбавляти іншими розчинами та не використовувати одночасно з іншими електролітами чи лікарськими препаратами. Невикористаний розчин препарату слід утилізувати відповідним способом, оскільки препарат Цирамза не містить протимікробних консервантів. Вводити препарат рекомендується з використанням інфузійної помпи. Для інфузії слід використовувати окрему систему для інфузій з вбудованим фільтром з низьким ступенем зв'язування білків з розміром пор 0,22 мкм. Наприкінці інфузії систему слід промити 0,9% розчином хлориду натрію. Приготовлений інфузійний розчин Розчин для інфузій Цирамза®, приготовлений відповідно до інструкції, не містить консервантів протимікробів. Розчин для інфузій Цирамза залишається стабільним з точки зору хімічних і фізичних властивостей протягом 24 годин при температурі від 2 до 8 °С або протягом 4 годин при кімнатній температурі нижче 30 °С. Однак розчин слід використовувати відразу ж після приготування, щоб уникнути мікробіологічної контамінації. Якщо отриманий розчин не може бути використаний негайно, відповідальність за його зберігання та подальше використання несе користувач. Термін зберігання не повинен перевищувати 24 години при температурі від 2 до 8 °С, за винятком випадків, коли розведення проводили в контрольованих та валідованих асептичних умовах.ПередозуванняДані про передозування у людини відсутні. Препарат Цирамза призначали під час проведення дослідження I фази в дозах до 10 мг/кг кожні 2 тижні, при цьому максимально переносима доза досягнута не була. У разі передозування слід проводити симптоматичну терапію.Запобіжні заходи та особливі вказівкиАртеріальні тромбоемболічні ускладнення У ході клінічних досліджень було зареєстровано серйозні артеріальні тромбоемболічні ускладнення, що включають інфаркт міокарда, зупинку серця, інсульт, ішемію головного мозку. При виникненні серйозного артеріального тромбоемболічного ускладнення терапію препаратом Цирамза® слід повністю припинити. Шлунково-кишкові перфорації Препарат Цирамза відноситься до антиангіогенної терапії і може підвищувати ризик шлунково-кишкових перфорацій. При виникненні шлунково-кишкової перфорації терапію препаратом Цирамза слід повністю припинити. Тяжка кровотеча Препарат Цирамза відноситься до антиангіогенної терапії і може підвищувати ризик розвитку тяжкої кровотечі. При виникненні кровотечі 3 або 4 ступеня тяжкості терапію препаратом Цирамза слід повністю припинити. У пацієнтів із схильністю до кровотеч, а також у пацієнтів, які одночасно отримують лікування антикоагулянтами або іншими лікарськими препаратами, що підвищують ризик кровотечі, необхідно контролювати клінічний аналіз крові та параметри згортання. У пацієнтів з раком шлунка, які отримували лікування препаратом Цирамза® у складі комбінованої терапії з паклітакселом, та у пацієнтів з мКРР, які отримували лікування препаратом Цирамза® у складі комбінованої терапії за схемою FOLFIRI, були відмічені тяжкі шлунково-кишкові кровотечі, у тому числі з летальними. результатом. Легенева кровотеча при НМРЛ Пацієнти з плоскоклітинним гістологічним типом пухлини схильні до підвищеного ризику розвитку серйозних легеневих кровотеч. Однак збільшення частоти випадків легеневої кровотечі 5 ступеня вираженості серед пацієнтів з плоскоклітинним типом пухлини, які отримували терапію рамуцирумабом, у рамках клінічного дослідження не було відзначено. Пацієнти з НМРЛ, у яких в анамнезі була легенева кровотеча в недавньому минулому (>2,5 мл або артеріальна кров), а також пацієнти з ознаками утворення порожнини розпаду в пухлини (незалежно від гістологічного типу) на початковому етапі та пацієнти з будь-якими ознаками інвазії пухлиною великих кровоносних судин або проростання пухлини поблизу великих кровоносних судин не допускалися до участі у клінічних дослідженнях (див. розділ "Протипоказання").У клінічне дослідження за показанням НМРЛ не включалися пацієнти, які отримували терапію антикоагулянтами за будь-якою схемою та/або тривалу терапію нестероїдними протизапальними препаратами або антитромбоцитарними препаратами. Допускалося застосування ацетилсаліцилової кислоти у дозах не більше 325 мг на добу. Інфузійні реакції У ході клінічних досліджень з рамуцирумабом було відзначено інфузійні реакції. Більшість реакцій була зареєстрована при першій або другій інфузії Цирамзу. Під час інфузії необхідно стежити за станом пацієнта для виявлення ознак інфузійних реакцій. Симптоми можуть включати: м'язову ригідність/тремор, біль у спині/спазми, біль у грудях та/або відчуття здавленості, озноб, гіперемію шкіри, задишку, свистяче дихання, гіпоксію та парестезію. Тяжкі випадки можуть супроводжуватися такими симптомами: бронхоспазм, надшлуночкова тахікардія, артеріальна гіпотензія. При виникненні інфузійних реакцій 3 або 4 ступеня тяжкості терапію препаратом Цирамза слід негайно і повністю припинити. Артеріальна гіпертензія: Повідомлялося про підвищення частоти випадків тяжкої артеріальної гіпертензії у пацієнтів, які отримували препарат Цирамза. У більшості випадків артеріальну гіпертензію купували за допомогою стандартної антигіпертензивної терапії. У разі попередньої артеріальної гіпертензії у пацієнта терапію препаратом Цирамза® не слід розпочинати до повного контролю за рівнем артеріального тиску. Під час терапії Цирамзом рекомендується здійснювати моніторинг артеріального тиску. У разі виникнення тяжкої артеріальної гіпертензії терапію рамуцирумабом слід тимчасово призупинити до нормалізації стану за допомогою антигіпертензивної терапії. При розвитку клінічно значущої артеріальної гіпертензії, яка не піддається контролю за допомогою антигіпертензивних лікарських засобів, терапію Цирамзом слід повністю припинити. Уповільнення процесу загоєння ран Вплив рамуцирумабу на процес загоєння ран у пацієнтів з тяжкими ранами не вивчений. У ході доклінічних досліджень на тваринах рамуцирумаб не уповільнював процес загоєння ран. Однак рамуцірумаб відноситься до антиангіогенної терапії і потенційно може негативно впливати на процес загоєння ран, тому, принаймні, за 4 тижні перед плановим хірургічним втручанням терапію рамуцирумабом слід тимчасово призупинити. Рішення про відновлення терапії рамуцирумабом після хірургічного втручання слід приймати на підставі клінічного висновку щодо достатнього загоєння ран. У разі виникнення у пацієнта ускладнень, пов'язаних із загоєнням ран, терапію рамуцирумабом слід припинити до повного загоєння ран. Печінкова недостатність Рамуцирумаб слід обережно призначати пацієнтам з цирозом печінки тяжкого ступеня (клас В або С за класифікацією Чайлд-П'ю), цирозом з печінковою енцефалопатією, клінічно значущим асцитом внаслідок цирозу та гепаторенальним синдромом. У таких пацієнтів рамуцирумаб слід застосовувати лише у випадку, якщо потенційна користь терапії перевищує ризик прогресування печінкової недостатності. Фістули Терапія препаратом Цирамза може сприяти підвищенню ризику утворення фістул у пацієнтів. У разі утворення фістули терапію рамуцірумаб слід припинити. Протеїнурія Повідомлялося про підвищення частоти випадків протеїнурії у пацієнтів, які отримували терапію Цирамзом. Під час проведення лікування препаратом Цирамза® необхідний моніторинг пацієнтів з метою виявлення розвитку або посилення протеїнурії. Якщо рівень білка в сечі становить ≥2+, слід здійснити аналіз добової сечі. Якщо рівень білка в сечі становить ≥2 г/24 години, терапію Цирамзом слід тимчасово припинити. Після зниження рівня білка у сечі до Якщо рівень білка в сечі становить >3 г/24 години, або у разі розвитку нефротичного синдрому терапію препаратом Цирамза слід повністю припинити. Стоматит Серед пацієнтів, які отримували препарат Цирамза в комбінації з хіміотерапевтичними препаратами, було відмічено підвищення частоти випадків розвитку стоматиту в порівнянні з пацієнтами, які отримували плацебо у поєднанні з хіміотерапевтичними препаратами. У разі розвитку стоматиту слід негайно розпочати симптоматичне лікування. Ниркова недостатність Дані щодо безпеки застосування препарату Цирамза® у пацієнтів з нирковою недостатністю тяжкого ступеня (кліренс креатиніну від 15 мл/хв до 29 мл/хв) обмежені. Дієта з обмеженням споживання кухонної солі У кожному флаконі об'ємом 10 мл міститься близько 17 мг натрію, а кожному флаконі об'ємом 50 мл міститься близько 85 мг натрію. Пацієнтам, які дотримуються дієти з обмеженням споживання солі, слід враховувати цю інформацію. Терапію препаратом Цирамза слід припинити на невизначений термін у разі: розвитку тяжких артеріальних тромбоемболічних ускладнень; Шлунково-кишкових перфорацій; Кровотечі 3 або 4 ступеня тяжкості згідно з критеріями NCI СТСАЕ; Спонтанної освіти фістул. Вплив на здатність до керування автотранспортом та управління механізмами Препарат Цирамза® не впливає на здатність керувати транспортними засобами та працювати з механізмами. У разі виникнення симптомів, що впливають на концентрацію уваги та швидкість психомоторних реакцій, слід утриматися від керування транспортом та роботи з механізмами до зникнення даного ефекту.Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему
83 050,00 грн
83 015,00 грн
Склад, форма випуску та упаковкаКонцентрат для приготування розчину - 1 мл: Діюча речовина: рамуцірумаб 10 мг; Допоміжні речовини: гліцин – 9,98 мг, L-гістидин – 0,65 мг, L-гістидин моногідрохлорид – 1,22 мг, полісорбат 80 – 0,10 мг, натрію хлорид – 4,38 мг, вода для ін'єкцій – qs до 1 мл. Концентрат для виготовлення розчину для інфузій 10 мг/мл. По 10 мл (100 мг/10 мл) або 50 мл (500 мг/50 мл) препарату в безбарвний скляний флакон типу I, закупорений гумовою пробкою з хлорбутилу, алюмінієвою обкаткою та поліпропіленовим ковпачком. По 1 флакону разом з інструкцією із застосування в картонній пачці.Опис лікарської формиРідина, від прозорої до слабко опалесцентної, від безбарвної до жовтого кольору.Фармакотерапевтична групаПротипухлинні засоби, моноклональні антитіла.ФармакокінетикаЗгідно з результатами популяційного аналізу, фармакокінетичні показники рамуцирумабу у хворих на рак шлунка, недрібноклітинний рак легені та колоректальний рак схожі між собою. Рак шлунку При проведенні монотерапії рамуцирумабом у дозі 8 мг/кг кожні 2 тижні середні значення мінімальної концентрації (Cmin) рамуцирумабу у сироватці крові пацієнтів з пізніми стадіями раку шлунка становили 49,5 мкг/мл (діапазон: 6,3 - 228 мкг) 74,4 мкг/мл (діапазон: 13,8 - 234 мкг/мл) перед введенням четвертої та сьомої доз відповідно. Недрібноклітинний рак легені При проведенні комбінованої терапії рамуцирумабом у дозі 10 мг/кг з доцетакселом кожні 3 тижні Cmin рамуцирумабу у сироватці крові пацієнтів з недрібноклітинним раком легені становили 28,3 мкг/мл (діапазон: 2,5 - 108 мк /мл (діапазон: 3,1 - 128 мкг/мл) перед введенням третьої та п'ятої доз, відповідно. Колоректальний рак При проведенні комбінованої терапії рамуцирумабом у дозі 8 мг/кг з іринотеканом, кальцію фолінатом та фторурацилом (режим FOLFIRI) кожні 2 тижні, Cmin рамуцирумабу у сироватці крові пацієнтів з метастатичним колоректальним раком становили 46,3 119 мкг/мл) та 65,1 мкг/мл (діапазон: 14,5 - 205 мкг/мл) перед введенням третьої та п'ятої доз, відповідно. Всмоктування Рамуцірумаб призначений лише для внутрішньовенних інфузій. Розподіл Середній обсяг розподілу рамуцірумабу у рівноважному стані становить 5,4 л. Метаболізм Метаболізм рамуцірумабу не вивчений. Антитіла переважно виводяться у процесі катаболізму. Виведення Середній кліренс рамуцірумабу становить 0,015 л/год, а середній період напіввиведення (Т1/2) – 14 днів. Тимчасова та дозова залежність Чіткого відхилення від пропорційності дози для дослідження фармакокінетики рамуцирумаба в дозах від 6 мг/кг до 20 мг/кг не виявлено. При введенні рамуцірумабу кожні 2 тижні спостерігався коефіцієнт накопичення, що дорівнює 1,5. З моделей, побудованих методом популяційного фармакокінетичного моделювання, рівноважний стан досягається після введення шостої дози. Особливі групи пацієнтів Пацієнти похилого віку За результатами популяційного аналізу фармакокінетики відмінності між експозицією рамуцирумабу (площа під кривою "концентрація-час", AUC) у пацієнтів віком 65 років та старших та пацієнтів віком до 65 років відсутні. Пацієнти з нирковою недостатністю Дослідження щодо оцінки впливу ниркової недостатності на фармакокінетику рамуцирумабу не проводилися. За результатами популяційного аналізу фармакокінетики AUC була приблизно однаковою у пацієнтів із легким ступенем ниркової недостатності (60 мл/хв ≤ кліренс креатиніну). Пацієнти з печінковою недостатністю Дослідження щодо оцінки впливу печінкової недостатності на фармакокінетику рамуцирумабу не проводилися. За результатами популяційного аналізу фармакокінетики AUC у пацієнтів з легким ступенем печінкової недостатності (загальний білірубін у 1,0-1,5 рази вище верхньої межі норми (ВГН) при будь-якій активності аспартатамінотрансферази (ACT) або активність ACT вище ВГН при загальному білірубіні не більше згідно з критеріями Національного інституту раку США (NCI СТСАЕ) і з помірним ступенем печінкової недостатності (загальний білірубін у 1.5-3,0 рази вище ВГН при будь-якій активності ACT) була приблизно такою ж, як і у пацієнтів з нормальною функцією печінки (загальний білірубін та ACT нижче ВДН). Дослідження рамуцирумабу за участю пацієнтів з печінковою недостатністю не проводилися. Інші групи пацієнтів За результатами популяційного аналізу фармакокінетики було показано, що вік (від 19 до 86 років), стать, расова приналежність, маса тіла, рівень альбуміну не впливають на фармакокінетику рамуцірумабу.ФармакодинамікаРамуцирумаб являє собою людське моноклональне антитіло, що відноситься до класу імуноглобулінів IgG1, яке специфічно зв'язується з рецептором 2 типу фактора росту ендотелію судин (VEGF) та блокує зв'язування рецептора 2 типу VEGF з лігандами VEGF-A, VEG. Рецептор 2 типу VEGK є ключовим медіатором ангіогенезу, що індукується VEGF. В результаті рамуцирумаб інгібує ліганд-стимульовану активацію рецептора 2 типу VEGF і компонентів його низхідного сигнального каскаду, у тому числі мітоген-активованих протеїнкіназ р44/р42, нейтралізуючи ліганд-індуковану проліферацію та міграцію енд. Імуногенність Як і всі терапевтичні протеїни, рамуцірумаб має потенційну імуногенність. Антитіла до рамуцирумабу були виявлені у 2,2% пацієнтів, включених у дослідження та отримували терапію рамуцирумабом. У жодного з пацієнтів, які мали антитіла до рамуцирумабу, інфузійні реакції не зареєстровані. У жодного з пацієнтів не було виявлено нейтралізуючих антитіл до рамуцірумабу. Даних для того, щоб оцінити дію антитіл на ефективність та безпеку рамуцірумабу, недостатньо.Показання до застосуванняРак шлунка або аденокарцинома гастроезофагеального переходу у складі комбінованої терапії з паклітакселом або як монотерапія у пацієнтів з прогресуванням захворювання після попереднього проведення хіміотерапії на основі препаратів платини та фторпіримідину. Місцевий або метастатичний недрібноклітинний рак легені (НМРЛ) у складі комбінованої терапії з доцетакселом у пацієнтів з прогресуванням захворювання при проведенні або після попереднього проведення хіміотерапії на основі препаратів платини. Метастатичний колоректальний рак (мКРР) у складі комбінованої терапії з іринотеканом, кальцію фолінатом та фторурацилом у пацієнтів з прогресуванням захворювання під час проведення або після попередньої терапії бевацизумабом, оксаліплатином та фторпіримідином.Протипоказання до застосуванняГіперчутливість до активного або будь-якого допоміжного компонента препарату. Пацієнти з НМРЛ за наявності інвазії пухлиною великих кровоносних судин чи розпаду пухлини. Вік до 18 років (ефективність та безпека не встановлені). Вагітність. Період грудного вигодовування. З обережністю артеріальна тромбоемболія в анамнезі; артеріальна гіпертензія; шлунково-кишкові перфорації в анамнезі; кровотечі в анамнезі; уповільнення процесу загоєння ран (див. розділ "Особливі вказівки"); цироз печінки тяжкого ступеня (клас В або С за класифікацією Чайлд-П'ю); цироз печінки з печінковою енцефалопатією; клінічно значущий асцит унаслідок цирозу чи гепаторенальний синдром; протеїнурія; тяжкі порушення функції нирок (кліренс креатиніну менше 30 мл/хв); у пацієнтів, які дотримуються дієти з обмеженням кухонної солі.Вагітність та лактаціяЖінкам дітородного віку рекомендується уникати настання вагітності під час терапії Цирамзом. Пацієнток слід проінформувати про потенційний ризик для вагітності та плода. Жінкам дітородного віку необхідно застосовувати ефективні методи контрацепції під час терапії та протягом 3 місяців після введення останньої дози рамуцирумабу. Вагітність Дані щодо застосування рамуцірумабу у вагітних жінок відсутні. Даних щодо репродуктивної токсичності, отриманих при проведенні досліджень на тваринах, недостатньо. Оскільки ангіогенез дуже важливий задля збереження вагітності та розвитку плода, придушення ангіогенезу, викликане введенням рамуцирумаба, може негативно позначитися протягом вагітності, зокрема стані плода. У разі настання вагітності під час терапії рамуцирумабом пацієнтку слід поінформувати про можливий ризик, пов'язаний із збереженням вагітності, а також ризик для плода. Застосування препарату Цирамза не рекомендовано під час вагітності, а також жінкам дітородного віку, які не використовують контрацепцію. Період грудного вигодовування Інформація щодо проникнення рамуцирумабу у грудне молоко відсутня. Оскільки ризик для новонароджених/грудних дітей виключити не можна, під час терапії Цирамзом® і протягом як мінімум 3 місяців після введення останньої дози грудне вигодовування слід припинити. Фертильність Дані щодо впливу рамуцирумабу на фертильність у людини відсутні. На підставі результатів, отриманих при проведенні досліджень на тваринах, терапія Цирамзом може негативно позначитися на фертильності.Побічна діяНайбільш поширеними серйозними небажаними реакціями, пов'язаними з терапією препаратом Цирамза® (як монотерапія або комбінація з цитотоксичною хіміотерапією) є шлунково-кишкові перфорації, важкі шлунково-кишкові кровотечі, артеріальні тромбоемболічні ускладнення. Також спостерігаються часті небажані реакції: стомлюваність/астенія, нейтропенія, лейкопенія, діарея, стоматит, носові кровотечі та артеріальна гіпертензія. Відповідно до класифікації, представленої в Медичному словнику для нормативно-правової діяльності (MedDRA), небажані реакції, зареєстровані у пацієнтів, розподілені та представлені нижче за системами органів, частотою розвитку та ступенем тяжкості: Дуже часті (≥ 1/10); Часті (від ≥ 1/100 до Рак шлунка (Цирамза® у складі комбінованої терапії з паклітакселом) Порушення з боку крові та лімфатичної системи: дуже часто – нейтропенія, лейкопенія, тромбоцитопенія. Порушення з боку обміну речовин та харчування: дуже часто – гіпоальбумінемія. Порушення з боку судин: дуже часто – артеріальна гіпертензія (включаючи кардіоміопатію на фоні артеріальної гіпертензії). Порушення з боку дихальної системи, органів грудної клітки та середостіння: дуже часто – носові кровотечі. Порушення з боку шлунково-кишкового тракту: дуже часто – шлунково-кишкові кровотечі, стоматит, діарея. Порушення з боку нирок та сечовивідних шляхів: дуже часто – протеїнурія. Загальні розлади та порушення в місці введення: дуже часто – стомлюваність/астенія, периферичний набряк. Найбільш поширені небажані реакції, відмічені у ≥1% і Рак шлунка (Цирамза® як монотерапія) Порушення з боку обміну речовин та харчування: часто – гіпокаліємія, гіпонатріємія. Порушення з боку нервової системи: часто – головний біль. Порушення з боку судин: дуже часто – артеріальна гіпертензія. Порушення з боку шлунково-кишкового тракту: дуже часто – біль у животі, діарея. Найбільш поширені небажані реакції, відмічені у ≥1% і Найбільш поширені небажані реакції (включаючи реакції ≥3 ступеня), пов'язані з проведенням антиангіогенної терапії, що спостерігаються у пацієнтів, які отримували лікування препаратом Цирамза® – при проведенні різних клінічних досліджень: шлунково-кишкові перфорації, інфузійні реакції та протеїнурія. Недрібноклітинний рак легені (Цирамза® у складі комбінованої терапії з доцетакселом) Порушення з боку крові та лімфатичної системи: дуже часто – фебрильна нейтропенія, нейтропенія, тромбоцитопенія. Порушення з боку шлунково-кишкового тракту: дуже часто – стоматит. Загальні розлади та порушення в місці введення: дуже часто – стомлюваність/астенія, запалення слизової оболонки, периферичний набряк. Порушення з боку дихальної системи, органів грудної клітки та середостіння: дуже часто – носові кровотечі. Порушення з боку судин: дуже часто – артеріальна гіпертензія. Найбільш поширені небажані реакції, відмічені У ^1% і Метастатичний колоректальний рак (Цирамза® у складі комбінованої терапії за схемою FOLFIRI (іринотекан, кальцію фолінат та фторурацил)) Порушення з боку крові та лімфатичної системи: дуже часто – нейтропенія, тромбоцитопенія. Порушення з боку шлунково-кишкового тракту: дуже часто – шлунково-кишкові кровотечі, стоматит. Загальні розлади та порушення разом: дуже часто - периферичний набряк. Порушення з боку обміну речовин та харчування: часто – гіпоальбумінемія. Порушення з боку нирок та сечовивідних шляхів: дуже часто – протеїнурія (включаючи випадки нефротичного синдрому). Порушення з боку дихальної системи, органів грудної клітки та середостіння: дуже часто – носові кровотечі. Порушення з боку шкіри та підшкірних тканин: дуже часто – синдром долонно-підошовної еритродизестезії. Порушення з боку судин: дуже часто – артеріальна гіпертензія. Найбільш поширені небажані реакції, зареєстровані у ≥1% іВзаємодія з лікарськими засобамиПаклітаксел - при одночасному застосуванні рамуцирумаб не впливає на фармакокінетику паклітакселу, а паклітаксел не впливає на фармакокінетику рамуцирумабу. Доцетаксел - при одночасному застосуванні рамуцирумаб не впливає на фармакокінетику доцетакселу. Іринотекан - при одночасному застосуванні рамуцирумаб не впливає на фармакокінетику іринотекану та його активного метаболіту, SN-38.Спосіб застосування та дозиДля внутрішньовенних інфузій. Терапія препаратом Цирамза може бути призначена і проводитися тільки під наглядом лікаря, який має досвід застосування протипухлинних препаратів. Після розведення препарат Цирамза вводять методом внутрішньовенної інфузії протягом періоду тривалістю близько 60 хвилин. Не слід вводити препарат внутрішньовенним болюсним методом або у вигляді швидкого внутрішньовенного введення. Для досягнення необхідної тривалості інфузії, що становить близько 60 хвилин, максимальна швидкість інфузії не повинна перевищувати 25 мг/хв або слід збільшити тривалість інфузії. Під час інфузії рекомендується стежити за станом пацієнта для виявлення ознак інфузійних реакцій. Крім того, необхідно забезпечити доступність відповідної реанімаційної апаратури. Премедикація Перед проведенням інфузій рамуцирумабу рекомендується проводити премедикацію антигістамінними препаратами (наприклад, дифенгідрамін). У разі розвитку у пацієнта інфузійної реакції 1 або 2 ступеня тяжкості згідно з класифікацією NCI СТСАЕ, премедикацію необхідно проводити перед усіма наступними інфузіями рамуцирумабу. У разі повторного розвитку інфузійної реакції 1 або 2 ступеня тяжкості пацієнту необхідно проводити премедикацію глюкокортикостероїдами (наприклад, дексаметазон). Надалі перед проведенням подальших інфузій рамуцирумабу необхідно проводити премедикацію із застосуванням наступних лікарських препаратів або їх аналогів: антигістамінні препарати (наприклад, дифенгідрамін) внутрішньовенно, парацетамол та дексаметазон. Рак шлунка або аденокарцинома гастроезофагеального переходу Комбінована терапія з паклітакселом Рекомендована доза препарату Цирамза становить 8 мг/кг у 1-й та 15-й дні 28-денного циклу до проведення інфузії паклітакселу. Рекомендована доза паклітакселу становить 80 мг/м2 у вигляді внутрішньовенної інфузії протягом близько 60 хвилин у 1-й, 8-й та 15-й дні 28-денного циклу. Перед кожною інфузією паклітакселу пацієнтам слід провести клінічний та біохімічний аналіз крові з метою оцінки стану функції печінки. Перед кожною інфузією паклітакселу потрібне дотримання певних критеріїв. Необхідні критерії перед кожною інфузією паклітакселу: Нейтрофіли - 1-й день: ≥ 1,5 х 109/л; 8-й та 15-й дні: ≥ 1,0 х 109/л. Тромбоцити – 1-й день: ≥ 100 х 109/л; 8-й та 15-й дні: ≥ 75 х 109/л. Білірубін - ≤ 1,5 х ВДН. АСТ/Аланінамінотрансфераза (АЛТ) - Відсутність метастазів у печінку: АЛТ/АСТ ≤ 3 х ВГН; Метастази в печінку – АЛТ/АСТ ≤ 5 х ВГН. Застосування препарату Цирамза як монотерапія Рекомендована доза Цирамза при проведенні монотерапії становить 8 мг/кг, кожні 2 тижні у вигляді внутрішньовенної інфузії протягом близько 60 хвилин, максимальна швидкість інфузії 25 мг/хв. Місцевий або метастатичний НМРЛ Рекомендована доза Цирамзи становить 10 мг/кг у вигляді внутрішньовенної інфузії протягом близько 60 хвилин у 1-й день 21-денного циклу перед інфузією доцетакселу. Доцетаксел у дозі 75 мг/м2 необхідно вводити у вигляді внутрішньовенної інфузії протягом близько 60 хвилин на 1 день 21-денного циклу. Метастатичний колоректальний рак Рекомендована доза Цирамзи становить 8 мг/кг у вигляді внутрішньовенної інфузії протягом близько 60 хвилин кожні два тижні перед проведенням комбінованої хіміотерапії за схемою FOLFIRI. Перед початком хіміотерапії пацієнтам слід здійснити клінічний аналіз крові. Перед проведенням хіміотерапії за схемою FOLFIRI потрібне дотримання певних критеріїв. Необхідні критерії перед хіміотерапією за схемою FOLFIRI: Нейтрофіли - ≥ 1,5 х 109/л; Тромбоцити – ≥ 100 х 109/л; Токсичні явища з боку шлунково-кишкового тракту на фоні хіміотерапії - ≤ 1 ступеня (згідно з критеріями NCI СТСАЕ). Тривалість терапії Терапію препаратом Цирамза слід продовжувати до появи ознак прогресування захворювання або розвитку неприйнятної токсичності. Рекомендації щодо корекції режиму дозування Інфузійні реакції У разі розвитку у пацієнта інфузійної реакції 1 або 2 ступеня тяжкості слід знизити швидкість інфузії препарату Цирамза на 50% для проведення, а також для всіх подальших інфузій. У разі розвитку інфузійної реакції 3 або 4 ступеня тяжкості терапію препаратом Цирамза слід негайно і повністю припинити. Артеріальна гіпертензія Перед кожним введенням препарату Цирамза слід контролювати артеріальний тиск з проведенням терапії відповідно до клінічних показань. У разі розвитку артеріальної гіпертензії тяжкого ступеня терапію препаратом Цирамза слід тимчасово припинити до досягнення адекватного контролю на тлі лікарської терапії. Якщо проведення гіпотензивної терапії не призводить до досягнення безпечного рівня артеріального тиску, терапію Цирамзом слід повністю припинити. Протеїнурія Під час проведення лікування препаратом Цирамза® необхідно контролювати стан пацієнтів для виявлення ознак розвитку або посилення протеїнурії. Якщо рівень білка в сечі становить ≥2+, слід здійснити аналіз добової сечі. Якщо рівень білка в сечі становить ≥2 г/24 години, терапію Цирамзом слід тимчасово припинити. Після зниження рівня білка у сечі до Рекомендована початкова доза Цирамзу - 8 мг/кг. Перше зниження дози Цирамзу - 6 мг/кг. Повторне зниження дози Цирамзу - 5 мг/кг. Рекомендована початкова доза Цирамзу - 10 мг/кг. Перше зниження дози Цирамзу - 8 мг/кг. Повторне зниження дози Цирамзу - 6 мг/кг. Якщо рівень білка в сечі становить >3 г/24 години, або у разі розвитку нефротичного синдрому терапію препаратом Цирамза слід повністю припинити. Планові операції або уповільнення процесу загоєння ран Терапію препаратом Цирамза слід тимчасово припинити як мінімум за 4 тижні до проведення планової операції. У разі виникнення ускладнень, пов'язаних із уповільненням процесу загоєння ран, терапію препаратом Цирамза слід тимчасово припинити до повного загоєння ран. Корекція режиму дозування паклітакселу На підставі рівня токсичності, що відзначається у пацієнта, доза паклітакселу може бути знижена. При розвитку гематологічної токсичності 4 ступеня або негематологічної токсичності 3 ступеня тяжкості, пов'язаної з терапією паклітакселом, відповідно до критеріїв NCI СТСАЕ рекомендується знизити дозу паклітакселу на 10 мг/м2 на час усіх наступних циклів терапії. Наступне зниження дози на 10 мг/м2 рекомендовано у разі збереження або повторного розвитку токсичності. Корекція режиму дозування схеми FOLFIRJ (іринотекан, кальцію фолінат та фторурацил) У разі розвитку певних проявів токсичності дози окремих препаратів схеми FOLFIRI можуть бути знижені. Зміна дози кожного окремого препарату схеми FOLFIRI повинна здійснюватися незалежно один від одного за алгоритмом, представленим у таблиці 4. У таблиці 5 представлена докладна інформація про відстрочення введення або зниження дози препаратів схеми FOLFIRI під час наступного циклу на підставі максимального ступеня вираженості певних небажаних явищ. Зниження дози препаратів FOLFIRI. Препарат схеми FOLFIRI Рівень дози Початкова доза -1 -2 -3 Іринотекан 180 мг/м2 150 мг/м2 120 мг/м2 100 мг/м2 5-фторурацил болюсно 400 мг/м2 200 мг/м2 0 мг/м2 0 мг/м2 5-фторурацил інфузійно 2400 мг/м2 за 46-48 годин 2000 мг/м2 за 46-48 годин 1600 мг/м2 за 46-48 годин 1200 мг/м2 за 46-48 годин Зміна дози препаратів схеми FOLFIRI у разі розвитку певних небажаних явищ Небажане явище Ступінь NCI СТСАЕ Зміна дози в 1-й день циклу лікування, що настає за розвитком НЯ Діарея 2 Якщо виразність діареї зменшилася до 1 ступеня, дозу 5-фторурацилу знижують на 1 дозовий рівень. При відновленні діареї 2 ступеня вираженості дозу 5-фторурцилу та іринотекану знижують на 1 дозовий рівень. 3 Якщо виразність діареї зменшилася до ≤ 1 ступеня, дозу 5-фторурацилу та іринотекану знижують на 1 дозовий рівень. 4 Якщо виразність діареї зменшилася до ≤ 1 ступеня, дозу 5-фторурацилу та іринотекану знижують на 2 дозові рівні. Якщо діарея 4 ступеня виразності не дозволилася до ≤ 1 ступеня, введення 5-фторурацилу та іринотекану відкладають не більше ніж на 28 днів до дозволу явища до ≤ 1 ступеня. Нейтропенія або тромбоцитопенія За відповідністю гематологічним критеріям у таблиці 2 За невідповідності гематологічним критеріям у таблиці 2 2 Корекція дози не потрібна. Дозу 5-фторурацилу та іринотекану знижують на 1 дозовий рівень. 3 Дозу 5-фторурацилу та іринотекану знижують на 1 дозовий рівень. Введення 5-фторурацилу та іринотекану відкладають не більше ніж на 28 днів до дозволу явища до ≤ 1 ступеня, потім дозу 5-фторурацилу та іринотекану знижують на 1 дозовий рівень. 4 Дозу 5-фторурацилу та іринотекану знижують на 2 дозові рівні. Введення 5-фторурацилу та іринотекану відкладають не більше ніж на 28 днів до дозволу явища до ≤ 1 ступеня, потім дозу 5-фторурацилу та іринотекану знижують на 2 дозові рівні. Стоматит/запалення слизової оболонки ротової порожнини 2 Якщо виразність стоматиту/запалення слизової оболонки ротової порожнини зменшилася до 1 ступеня, дозу 5-фторурацилу знижують на 1 дозовий рівень. При відновленні стоматиту/запалення слизової оболонки ротової порожнини 2 ступеня вираженості дозу 5-фторурацилу знижують на 2 дозові рівні. 3 Якщо виразність стоматиту/запалення слизової оболонки ротової порожнини зменшилася до 1 ступеня, дозу 5-фторурацилу знижують на 1 дозовий рівень. Якщо 3 ступінь виразності стоматиту/запалення слизової оболонки ротової порожнини не зменшилася до ≤ 1 ступеня, введення 5-фторурацилу відкладають не більше ніж на 28 днів до дозволу явища до ≤ 1 ступеня, потім дозу 5-фторурацилу знижують на 2 дозові рівні. 4 Введення 5-фторурацилу відкладають не більше ніж на 28 днів до дозволу явища до ≤ 1 ступеня, потім дозу 5-фторурацилу знижують на 2 дозові рівні. Фебрильна нейтропенія При відповідності гематологічним критеріям у таблиці 2 та вирішенні лихоманки При невідповідності гематологічним критеріям у таблиці 2 та вирішенні лихоманки Дозу 5-фторурацилу та іринотекану знижують на 2 дозові рівні. Введення 5-фторурацилу та іринотекану відкладають не більше ніж на 28 днів до дозволу явища до ≤ 1 ступеня, потім дозу 5-фторурацилу та іринотекану знижують на 2 дозові рівні. До початку наступного циклу слід розглянути можливість використання колонієстимулюючих факторів. * - 28-денний період починається в 1-й день циклу, що іде за розвитком НЯ. Корекція режиму дозування доцетакселу На підставі рівня токсичності, що відзначається у пацієнта, доза доцетакселу може бути знижена. Пацієнти, у яких під час лікування доцетакселом спостерігається розвиток фебрильної нейтропенії, зниження рівня нейтрофілів. Пацієнти похилого віку Під час проведення клінічних досліджень не було отримано даних щодо підвищення ризику побічних ефектів у пацієнтів віком 65 років та старших порівняно з пацієнтами віком до 65 років. Рекомендації щодо зниження доз відсутні. Пацієнти з нирковою недостатністю Дослідження застосування препарату Цирамза® у пацієнтів з нирковою недостатністю не проводилося. Згідно з наявними клінічними даними, можна припустити, що пацієнтам з нирковою недостатністю легкого, помірного або важкого ступеня тяжкості корекція дози не потрібна. Рекомендації щодо зниження доз відсутні. Пацієнти з печінковою недостатністю Дослідження застосування препарату Цирамза® у пацієнтів з печінковою недостатністю не проводилося. Згідно з клінічними даними, можна припустити, що пацієнтам з печінковою недостатністю легкого або помірного ступеня тяжкості корекція дози не потрібна. Дані щодо застосування рамуцирумабу у пацієнтів з печінковою недостатністю тяжкого ступеня відсутні. Рекомендації щодо зниження доз відсутні. Діти та підлітки до 18 років Безпека та ефективність препарату Цирамза® при застосуванні у дітей та підлітків віком до 18 років не встановлені. Інструкції з приготування та введення інфузійного розчину Як розчинник слід використовувати лише 0,9% розчин натрію хлориду. Препарат Цирамза не слід призначати або змішувати з розчинами декстрози. Кожен флакон призначений для одноразового застосування. Перед розведенням необхідно перевірити вміст флакона на наявність механічних включень та зміну кольору. У разі виявлення механічних увімкнень або зміни кольору флакон не слід використовувати. Щоб гарантувати стерильність приготовленого інфузійного розчину необхідно дотримання методів асептики. У разі використання попередньо заповнених контейнерів для внутрішньовенних інфузій На підставі розрахованого об'єму рамуцирумабу необхідно видалити відповідний об'єм 0,9% розчину хлориду натрію з попередньо заповненого контейнера для внутрішньовенних інфузій об'ємом 250 мл. З дотриманням методів асептики ввести розрахований обсяг рамуцірумабу у контейнер для внутрішньовенних інфузій. Загальний обсяг контейнера повинен становити 250 мл. Обережно перевернути контейнер для рівномірного перемішування. Розчин для інфузій не заморожувати та не струшувати. Не розбавляти іншими розчинами та не використовувати одночасно з іншими електролітами чи лікарськими препаратами. У разі використання порожніх контейнерів для внутрішньовенних інфузій З дотриманням методів асептики необхідно ввести розрахований обсяг рамуцірумабу в порожній контейнер для внутрішньовенних інфузій. Додати відповідну кількість 0,9% розчину хлориду натрію, щоб загальний обсяг становив 250 мл. Обережно перевернути контейнер для рівномірного перемішування. Розчин для інфузій не заморожувати та не струшувати. Не розбавляти іншими розчинами та не використовувати одночасно з іншими електролітами чи лікарськими препаратами. Невикористаний розчин препарату слід утилізувати відповідним способом, оскільки препарат Цирамза не містить протимікробних консервантів. Вводити препарат рекомендується з використанням інфузійної помпи. Для інфузії слід використовувати окрему систему для інфузій з вбудованим фільтром з низьким ступенем зв'язування білків з розміром пор 0,22 мкм. Наприкінці інфузії систему слід промити 0,9% розчином хлориду натрію. Приготовлений інфузійний розчин Розчин для інфузій Цирамза®, приготовлений відповідно до інструкції, не містить консервантів протимікробів. Розчин для інфузій Цирамза залишається стабільним з точки зору хімічних і фізичних властивостей протягом 24 годин при температурі від 2 до 8 °С або протягом 4 годин при кімнатній температурі нижче 30 °С. Однак розчин слід використовувати відразу ж після приготування, щоб уникнути мікробіологічної контамінації. Якщо отриманий розчин не може бути використаний негайно, відповідальність за його зберігання та подальше використання несе користувач. Термін зберігання не повинен перевищувати 24 години при температурі від 2 до 8 °С, за винятком випадків, коли розведення проводили в контрольованих та валідованих асептичних умовах.ПередозуванняДані про передозування у людини відсутні. Препарат Цирамза призначали під час проведення дослідження I фази в дозах до 10 мг/кг кожні 2 тижні, при цьому максимально переносима доза досягнута не була. У разі передозування слід проводити симптоматичну терапію.Запобіжні заходи та особливі вказівкиАртеріальні тромбоемболічні ускладнення У ході клінічних досліджень було зареєстровано серйозні артеріальні тромбоемболічні ускладнення, що включають інфаркт міокарда, зупинку серця, інсульт, ішемію головного мозку. При виникненні серйозного артеріального тромбоемболічного ускладнення терапію препаратом Цирамза® слід повністю припинити. Шлунково-кишкові перфорації Препарат Цирамза відноситься до антиангіогенної терапії і може підвищувати ризик шлунково-кишкових перфорацій. При виникненні шлунково-кишкової перфорації терапію препаратом Цирамза слід повністю припинити. Тяжка кровотеча Препарат Цирамза відноситься до антиангіогенної терапії і може підвищувати ризик розвитку тяжкої кровотечі. При виникненні кровотечі 3 або 4 ступеня тяжкості терапію препаратом Цирамза слід повністю припинити. У пацієнтів із схильністю до кровотеч, а також у пацієнтів, які одночасно отримують лікування антикоагулянтами або іншими лікарськими препаратами, що підвищують ризик кровотечі, необхідно контролювати клінічний аналіз крові та параметри згортання. У пацієнтів з раком шлунка, які отримували лікування препаратом Цирамза® у складі комбінованої терапії з паклітакселом, та у пацієнтів з мКРР, які отримували лікування препаратом Цирамза® у складі комбінованої терапії за схемою FOLFIRI, були відмічені тяжкі шлунково-кишкові кровотечі, у тому числі з летальними. результатом. Легенева кровотеча при НМРЛ Пацієнти з плоскоклітинним гістологічним типом пухлини схильні до підвищеного ризику розвитку серйозних легеневих кровотеч. Однак збільшення частоти випадків легеневої кровотечі 5 ступеня вираженості серед пацієнтів з плоскоклітинним типом пухлини, які отримували терапію рамуцирумабом, у рамках клінічного дослідження не було відзначено. Пацієнти з НМРЛ, у яких в анамнезі була легенева кровотеча в недавньому минулому (>2,5 мл або артеріальна кров), а також пацієнти з ознаками утворення порожнини розпаду в пухлини (незалежно від гістологічного типу) на початковому етапі та пацієнти з будь-якими ознаками інвазії пухлиною великих кровоносних судин або проростання пухлини поблизу великих кровоносних судин не допускалися до участі у клінічних дослідженнях (див. розділ "Протипоказання").У клінічне дослідження за показанням НМРЛ не включалися пацієнти, які отримували терапію антикоагулянтами за будь-якою схемою та/або тривалу терапію нестероїдними протизапальними препаратами або антитромбоцитарними препаратами. Допускалося застосування ацетилсаліцилової кислоти у дозах не більше 325 мг на добу. Інфузійні реакції У ході клінічних досліджень з рамуцирумабом було відзначено інфузійні реакції. Більшість реакцій була зареєстрована при першій або другій інфузії Цирамзу. Під час інфузії необхідно стежити за станом пацієнта для виявлення ознак інфузійних реакцій. Симптоми можуть включати: м'язову ригідність/тремор, біль у спині/спазми, біль у грудях та/або відчуття здавленості, озноб, гіперемію шкіри, задишку, свистяче дихання, гіпоксію та парестезію. Тяжкі випадки можуть супроводжуватися такими симптомами: бронхоспазм, надшлуночкова тахікардія, артеріальна гіпотензія. При виникненні інфузійних реакцій 3 або 4 ступеня тяжкості терапію препаратом Цирамза слід негайно і повністю припинити. Артеріальна гіпертензія: Повідомлялося про підвищення частоти випадків тяжкої артеріальної гіпертензії у пацієнтів, які отримували препарат Цирамза. У більшості випадків артеріальну гіпертензію купували за допомогою стандартної антигіпертензивної терапії. У разі попередньої артеріальної гіпертензії у пацієнта терапію препаратом Цирамза® не слід розпочинати до повного контролю за рівнем артеріального тиску. Під час терапії Цирамзом рекомендується здійснювати моніторинг артеріального тиску. У разі виникнення тяжкої артеріальної гіпертензії терапію рамуцирумабом слід тимчасово призупинити до нормалізації стану за допомогою антигіпертензивної терапії. При розвитку клінічно значущої артеріальної гіпертензії, яка не піддається контролю за допомогою антигіпертензивних лікарських засобів, терапію Цирамзом слід повністю припинити. Уповільнення процесу загоєння ран Вплив рамуцирумабу на процес загоєння ран у пацієнтів з тяжкими ранами не вивчений. У ході доклінічних досліджень на тваринах рамуцирумаб не уповільнював процес загоєння ран. Однак рамуцірумаб відноситься до антиангіогенної терапії і потенційно може негативно впливати на процес загоєння ран, тому, принаймні, за 4 тижні перед плановим хірургічним втручанням терапію рамуцирумабом слід тимчасово призупинити. Рішення про відновлення терапії рамуцирумабом після хірургічного втручання слід приймати на підставі клінічного висновку щодо достатнього загоєння ран. У разі виникнення у пацієнта ускладнень, пов'язаних із загоєнням ран, терапію рамуцирумабом слід припинити до повного загоєння ран. Печінкова недостатність Рамуцирумаб слід обережно призначати пацієнтам з цирозом печінки тяжкого ступеня (клас В або С за класифікацією Чайлд-П'ю), цирозом з печінковою енцефалопатією, клінічно значущим асцитом внаслідок цирозу та гепаторенальним синдромом. У таких пацієнтів рамуцирумаб слід застосовувати лише у випадку, якщо потенційна користь терапії перевищує ризик прогресування печінкової недостатності. Фістули Терапія препаратом Цирамза може сприяти підвищенню ризику утворення фістул у пацієнтів. У разі утворення фістули терапію рамуцірумаб слід припинити. Протеїнурія Повідомлялося про підвищення частоти випадків протеїнурії у пацієнтів, які отримували терапію Цирамзом. Під час проведення лікування препаратом Цирамза® необхідний моніторинг пацієнтів з метою виявлення розвитку або посилення протеїнурії. Якщо рівень білка в сечі становить ≥2+, слід здійснити аналіз добової сечі. Якщо рівень білка в сечі становить ≥2 г/24 години, терапію Цирамзом слід тимчасово припинити. Після зниження рівня білка у сечі до Якщо рівень білка в сечі становить >3 г/24 години, або у разі розвитку нефротичного синдрому терапію препаратом Цирамза слід повністю припинити. Стоматит Серед пацієнтів, які отримували препарат Цирамза в комбінації з хіміотерапевтичними препаратами, було відмічено підвищення частоти випадків розвитку стоматиту в порівнянні з пацієнтами, які отримували плацебо у поєднанні з хіміотерапевтичними препаратами. У разі розвитку стоматиту слід негайно розпочати симптоматичне лікування. Ниркова недостатність Дані щодо безпеки застосування препарату Цирамза® у пацієнтів з нирковою недостатністю тяжкого ступеня (кліренс креатиніну від 15 мл/хв до 29 мл/хв) обмежені. Дієта з обмеженням споживання кухонної солі У кожному флаконі об'ємом 10 мл міститься близько 17 мг натрію, а кожному флаконі об'ємом 50 мл міститься близько 85 мг натрію. Пацієнтам, які дотримуються дієти з обмеженням споживання солі, слід враховувати цю інформацію. Терапію препаратом Цирамза слід припинити на невизначений термін у разі: розвитку тяжких артеріальних тромбоемболічних ускладнень; Шлунково-кишкових перфорацій; Кровотечі 3 або 4 ступеня тяжкості згідно з критеріями NCI СТСАЕ; Спонтанної освіти фістул. Вплив на здатність до керування автотранспортом та управління механізмами Препарат Цирамза® не впливає на здатність керувати транспортними засобами та працювати з механізмами. У разі виникнення симптомів, що впливають на концентрацію уваги та швидкість психомоторних реакцій, слід утриматися від керування транспортом та роботи з механізмами до зникнення даного ефекту.Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептом
264,00 грн
219,00 грн
Склад, форма випуску та упаковкаКонцентрат для приготування розчину для інфузій - 1 мл: цисплатин - 0,5 мг. Допоміжні речовини: хлорид натрію, хлористоводнева кислота або натрію гідроксид (для корекції рівня рН), вода д/і. У флаконі темного скла 20мл розчину. У картонній упаковці 1 флакон.Опис лікарської формиРозчин для ін'єкцій прозорий, світло-жовтого кольору.Фармакотерапевтична групаЦисплатин (цис-диаминдихлорплатина) є протипухлинним препаратом, що містить важкий метал платину. Цисплатин має властивості, подібні до властивостей біфункціональних алкілуючих агентів, що утворюють міжтяжові та внутрішньотяжові зшивки в ДНК, тим самим порушуючи її функції, що призводить до загибелі клітин; при цьому препарат не має циклічної та фазової специфічності. Має імуносупресивні та радіосенсибілізуючі властивості.ФармакокінетикаПісля швидкої внутрішньовенної інфузії (15 хвилин - 1 год) поява цисплатину в плазмі крові та пік його концентрації визначається негайно після введення. При внутрішньовенній інфузії протягом 6-24 годин концентрація препарату в плазмі поступово зростає протягом інфузії, досягаючи максимуму до кінця введення. Цисплатин характеризується екстенсивним розподілом у біологічних рідинах організму та у тканинах; при цьому найбільш високі концентрації досягаються в нирках, печінці та передміхуровій залозі. Платина, що вивільнилася з цисплатину, швидко зв'язується з білками тканин та плазми. Через 2 години після закінчення тригодинної інфузії 90% платини в плазмі виявляється у пов'язаному з білками стані. Цисплатин має здатність накопичуватися в організмі і виявлятися в деяких тканинах протягом шести місяців після введення останньої дози лікарського засобу. Біотрансформація цисплатину здійснюється шляхом швидкого неферментного перетворення з утворенням неактивних метаболітів. Цитотоксична дія має лише цисплатин, не пов'язаний з білками, або його платиновмісні метаболіти. Період напіввиведення загальної платини носить дуже широку індивідуальну варіабельність і коливається в межах 2-72 год у здорових людей і 1-240 год при вираженій нирковій недостатності. Цисплатин виводиться переважно із сечею. Цисплатин може виводитися із системного кровотоку шляхом діалізу, але лише протягом перших 3 годин після введення препарату.Показання до застосуванняЦисплатин, зазвичай у складі схем комбінованої хіміотерапії, широко застосовується при лікуванні наступних солідних пухлин: герміногенні пухлини жінок та чоловіків; рак яєчників та яєчка; рак легені; пухлини голови та шиї. Крім того, цисплатин має протипухлинну активність при наступних видах пухлин: рак шийки матки; рак сечового міхура; остеосаркоми; меланома; нейробластома; рак стравоходу.Протипоказання до застосуванняІндивідуальна непереносимість цисплатину чи інших сполук, що містять платину; порушення функції нирок (рівень креатиніну у сироватці понад 115 мкмоль/літр); пригнічення кістковомозкового кровотворення; серцева недостатність; вагітність та лактація; генералізовані інфекції.Вагітність та лактаціяПротипоказано приймати препарат при вагітності та в період лактації.Побічна діяЗ боку сечовидільної системи: нефротоксичність (носить кумулятивний характер і є основним токсичним фактором, що обмежує дозу Цисплатину). Ураження нирок, що супроводжуються пошкодженням ниркових канальців, можуть вперше виявлятися на другому тижні після введення дози та виявлятися підвищенням рівня креатиніну, сечовини, сечової кислоти у сироватці крові та/або зниженням кліренсу креатиніну. Ниркова недостатність, як правило, буває незначною або помірно вираженою та носить оборотний характер при звичайних дозах Цисплатину. З боку системи травлення: нудота та блювота, які зазвичай починаються протягом першої години терапії та продовжуються протягом 24 год і більше, зустрічаються у 65% хворих. Ці побічні ефекти лише частково усуваються при застосуванні стандартних протиблювотних препаратів. Тяжкість цих симптомів може бути зменшена шляхом поділу загальної дози, розрахованої на цикл терапії, на менші дози, які вводяться один раз на добу протягом п'яти днів. З інших часто спостерігаються небажаних явищ з боку шлунково-кишкового тракту відмічені біль у ділянці живота, діарея та запор. Зрідка можуть відзначатися незначні та транзиторні підвищення рівня АСТ та АЛТ у сироватці крові. З боку системи кровотворення: часто - мієлосупресія (у більшості випадків вона виражена незначно або помірно і при застосуванні звичайних доз носить оборотний характер). Найнижчі рівні лейкоцитів та тромбоцитів, як правило, виявляються приблизно через 2 тижні; їхній вихідний рівень у більшості пацієнтів відновлюється протягом 4 тижнів. Також може спостерігатись анемія. З боку системи слуху: односторонній або двосторонній шум у вухах, із втратою слуху або без втрати, відзначається приблизно у 10% пацієнтів; зазвичай цей побічний ефект має оборотний характер. Встановлено, що ураження органу слуху носить дозозалежний і кумулятивний характер, і цей побічний ефект спостерігається у пацієнтів дуже молодого або старечого віку. Є повідомлення про токсичну дію препарату на вестибулярний апарат. З боку ЦНС та периферичної нервової системи: периферичні нейропатії виникають нечасто. Зазвичай вони мають сенсорну природу (наприклад, парестезії верхніх та нижніх кінцівок), але можуть виникати моторні порушення (зниження рефлексів і слабкість у нижніх кінцівках). Також можуть відзначатися вегетативна нейропатія, судоми, невиразна мова, втрата смаку та втрата пам'яті. У літературі повідомлялося про розвиток синдрому Лермітта (мієлопатія хребетного стовпа та автономна нейропатія). Лікування слід припинити за першої появи цих симптомів. З боку імунної системи: іноді відзначаються алергічні реакції, що виявляються у вигляді почервоніння та набряку обличчя, хрипів, що свиснуть у легенях, тахікардії та зниженні АТ. Ці реакції можуть виникати протягом декількох хвилин після початку введення цисплатину. У поодиноких випадках можуть спостерігатися кропив'янка і плямисто-папульозна шкірна висипка. З боку системи зору: в окремих випадках відзначаються неврит зорового нерва, набряк диска зорового нерва, кіркова сліпота. Також можуть спостерігатися зміни сприйняття кольорів, особливо у жовто-блакитній частині спектра. Єдиною зміною очного дна може бути нерегулярна пігментація сітківки в області жовтої плями. Ці побічні ефекти зазвичай мають оборотний характер і зникають після відміни препарату. Порушення з боку електролітного балансу: гіпомагніємія, гіпокальціємія та гіпокаліємія. Гіпомагніємія та/або гіпокальціємія можуть виявлятися клінічно підвищеною м'язовою чутливістю або судомами, тремором, карпопедальним спазмом (судоми в кистях та стопах) та/або тетанією. Можлива гіпонатріємія, яка обумовлена синдромом неадекватної продукції антидіуретичного гормону. Місцеві реакції: при попаданні препарату під шкіру можливий розвиток флебіту, целюліту та некрозу шкіри. Інші: порушення з боку серцево-судинної системи (ішемічна хвороба серця, застійна серцева недостатність, аритмії, ортостатична гіпотензія, тромботична мікроангіопатія тощо), гіперурикемія, незначна алопеція, міалгія, лихоманка та ясенна лінія платини. Відзначено випадки порушення сперматогенезу та азооспермії.Взаємодія з лікарськими засобамиОдночасне або послідовне застосування цисплатину з антибіотиками-аміноглікозидами (гентаміцин, канаміцин, стрептоміцин) або з іншими потенційно нефротоксичними препаратами (наприклад, амфотерицин В) може потенціювати його нефротоксичну та ототоксичну дію. "Петльові" діуретики (фуросемід, клопамід, етакринова кислота) можуть посилювати ототоксичність цисплатину. Відомо, що цисплатин може порушувати виведення через нирки блеоміцину та метотрексату (можливо, внаслідок викликаного цисплатином нефротоксичної дії) та посилювати токсичність цих препаратів. У пацієнтів, які отримують цисплатин та протисудомні препарати, концентрація останніх у сироватці крові може знижуватися до субтерапевтичних значень. Цисплатин може викликати підвищення концентрації сечової кислоти у крові. Тому у пацієнтів, які одночасно приймають лікарські засоби для лікування подагри, такі як алопуринол, колхіцин, пробенецид або сульфінпіразон, може виникнути необхідність корекції дозування цих препаратів, щоб контролювати гіперурикемію та напади подагри.Спосіб застосування та дозиЦисплатин може застосовуватися як монотерапії, так і в комбінації з іншими цитостатиками в різних дозах залежно від схеми терапії. При індивідуальному доборі дози слід керуватися даними спеціальної літератури. Цисплатин вводиться внутрішньовенно або при показаннях (інтраперитонеальні пухлини) у черевну порожнину. Цисплатин у монотерапії або у поєднанні з іншими хіміопрепаратами вводиться в дозі 50-100 мг/м2 у вигляді внутрішньовенної інфузії кожні 3-4 тижні або 15-20 мг/м2 внутрішньовенно краплинно щодня протягом 5 днів кожні 3-4 тижні. . З метою стимуляції діурезу (до 100 мл/год) та для максимального зменшення нефротоксичної дії препарату проводять гідратацію. Перед введенням Цисплатину внутрішньовенно краплинно вводиться до 2-х літрів рідини (0.9% розчин натрію хлориду або 5% розчин декстрози). Після закінчення інфузії додатково вводиться 400 мл 0.9% розчину натрію хлориду або 5% розчину декстрози. Рясне споживання рідини та підтримання діурезу необхідно дотримуватись протягом 24 год. Якщо інтенсивна гідратація для підтримки адекватного діурезу виявиться недостатньою, можна ввести осмотичний діуретик (наприклад, маніт). Циспластин вводиться внутрішньовенно краплинно зі швидкістю не більше 1 мг/хв. Тривалі інфузії проводяться протягом 6-8-24 годин за умови достатнього діурезу до введення та під час введення препарату. Цисплатин розбавляють 0.9% розчині натрію хлориду до концентрації 1мг/мл. Ліофізілат Циспластина попередньо слід розчинити в 10-25 мл вода для ін'єкцій. Не використовувати для розведення Цисплатину розчини декстрози (глюкози). Примітка: оскільки алюміній реагує з цисплатином та інактивує його, а також викликає утворення осаду, дуже важливо при приготуванні та при введенні Цисплатину не використовувати голки та інше обладнання, що містить алюміній.ПередозуванняОсновними очікуваними ускладненнями передозування є порушення функції нирок, печінки, порушення зору (включаючи відшарування сітківки) та слуху (глухота), виражена мієлосупресія, невгамовне блювання та/або важкий неврит. При передозуванні можливий летальний кінець. Антидот до цисплатину невідомий. Лікування симптоматичне. Частковий ефект може бути досягнутий за допомогою гемодіалізу, проведеного протягом перших трьох годин після передозування.Запобіжні заходи та особливі вказівкиВведення Цисплатину слід здійснювати під контролем лікаря, який має досвід застосування протипухлинних препаратів. Чоловіки та жінки дітородного віку під час лікування Цисплатином мають використовувати надійні методи контрацепції. Хворі на тлі лікування Цисплатином періодично мають оглядатись невропатологом. При явних симптомах токсичного на ЦНС терапію Цисплатином слід припинити. Перед початком терапії слід проводити аудіометрію, і в тих випадках, коли з'являються симптоми ураження органу слуху або виявляються клінічні порушення слуху, показано повторну аудіометрію. При клінічно значущих порушеннях слуху може знадобитися корекція дозування або скасування терапії. У процесі лікування Цисплатином необхідний періодичний аналіз крові, визначення вмісту лейкоцитів, тромбоцитів, гемоглобіну, формених елементів крові, ниркових та печінкових функціональних тестів, а також рівня електролітів у сироватці крові. При застосуванні Цисплатину повинні дотримуватись всіх звичайних інструкцій, прийнятих для застосування цитотоксичних препаратів. У разі потрапляння препарату в очі, їх необхідно негайно промити великою кількістю води або 0.9% розчином натрію хлориду. У разі потрапляння препарату на шкіру необхідно негайно промити місце зіткнення з препаратом великою кількістю води. У разі вдихання препарату або попадання його до рота необхідно негайно звернутися до лікаря.Умови відпустки з аптекЗа рецептом
557,00 грн
516,00 грн
Склад, форма випуску та упаковкаКонцентрат для приготування розчину для інфузій - 1 мл: цисплатин - 0,5 мг. Допоміжні речовини: хлорид натрію, хлористоводнева кислота або натрію гідроксид (для корекції рівня рН), вода д/і. У флаконі темного скла 100мл розчину. У картонній упаковці 1 флакон.Опис лікарської формиРозчин для ін'єкцій прозорий, світло-жовтого кольору.Фармакотерапевтична групаЦисплатин (цис-диаминдихлорплатина) є протипухлинним препаратом, що містить важкий метал платину. Цисплатин має властивості, подібні до властивостей біфункціональних алкілуючих агентів, що утворюють міжтяжові та внутрішньотяжові зшивки в ДНК, тим самим порушуючи її функції, що призводить до загибелі клітин; при цьому препарат не має циклічної та фазової специфічності. Має імуносупресивні та радіосенсибілізуючі властивості.ФармакокінетикаПісля швидкої внутрішньовенної інфузії (15 хвилин - 1 год) поява цисплатину в плазмі крові та пік його концентрації визначається негайно після введення. При внутрішньовенній інфузії протягом 6-24 годин концентрація препарату в плазмі поступово зростає протягом інфузії, досягаючи максимуму до кінця введення. Цисплатин характеризується екстенсивним розподілом у біологічних рідинах організму та у тканинах; при цьому найбільш високі концентрації досягаються в нирках, печінці та передміхуровій залозі. Платина, що вивільнилася з цисплатину, швидко зв'язується з білками тканин та плазми. Через 2 години після закінчення тригодинної інфузії 90% платини в плазмі виявляється у пов'язаному з білками стані. Цисплатин має здатність накопичуватися в організмі і виявлятися в деяких тканинах протягом шести місяців після введення останньої дози лікарського засобу. Біотрансформація цисплатину здійснюється шляхом швидкого неферментного перетворення з утворенням неактивних метаболітів. Цитотоксична дія має лише цисплатин, не пов'язаний з білками, або його платиновмісні метаболіти. Період напіввиведення загальної платини носить дуже широку індивідуальну варіабельність і коливається в межах 2-72 год у здорових людей і 1-240 год при вираженій нирковій недостатності. Цисплатин виводиться переважно із сечею. Цисплатин може виводитися із системного кровотоку шляхом діалізу, але лише протягом перших 3 годин після введення препарату.Показання до застосуванняЦисплатин, зазвичай у складі схем комбінованої хіміотерапії, широко застосовується при лікуванні наступних солідних пухлин: герміногенні пухлини жінок та чоловіків; рак яєчників та яєчка; рак легені; пухлини голови та шиї. Крім того, цисплатин має протипухлинну активність при наступних видах пухлин: рак шийки матки; рак сечового міхура; остеосаркоми; меланома; нейробластома; рак стравоходу.Протипоказання до застосуванняІндивідуальна непереносимість цисплатину чи інших сполук, що містять платину; порушення функції нирок (рівень креатиніну у сироватці понад 115 мкмоль/літр); пригнічення кістковомозкового кровотворення; серцева недостатність; вагітність та лактація; генералізовані інфекції.Вагітність та лактаціяПротипоказано приймати препарат при вагітності та в період лактації.Побічна діяЗ боку сечовидільної системи: нефротоксичність (носить кумулятивний характер і є основним токсичним фактором, що обмежує дозу Цисплатину). Ураження нирок, що супроводжуються пошкодженням ниркових канальців, можуть вперше виявлятися на другому тижні після введення дози та виявлятися підвищенням рівня креатиніну, сечовини, сечової кислоти у сироватці крові та/або зниженням кліренсу креатиніну. Ниркова недостатність, як правило, буває незначною або помірно вираженою та носить оборотний характер при звичайних дозах Цисплатину. З боку системи травлення: нудота та блювота, які зазвичай починаються протягом першої години терапії та продовжуються протягом 24 год і більше, зустрічаються у 65% хворих. Ці побічні ефекти лише частково усуваються при застосуванні стандартних протиблювотних препаратів. Тяжкість цих симптомів може бути зменшена шляхом поділу загальної дози, розрахованої на цикл терапії, на менші дози, які вводяться один раз на добу протягом п'яти днів. З інших часто спостерігаються небажаних явищ з боку шлунково-кишкового тракту відмічені біль у ділянці живота, діарея та запор. Зрідка можуть відзначатися незначні та транзиторні підвищення рівня АСТ та АЛТ у сироватці крові. З боку системи кровотворення: часто - мієлосупресія (у більшості випадків вона виражена незначно або помірно і при застосуванні звичайних доз носить оборотний характер). Найнижчі рівні лейкоцитів та тромбоцитів, як правило, виявляються приблизно через 2 тижні; їхній вихідний рівень у більшості пацієнтів відновлюється протягом 4 тижнів. Також може спостерігатись анемія. З боку системи слуху: односторонній або двосторонній шум у вухах, із втратою слуху або без втрати, відзначається приблизно у 10% пацієнтів; зазвичай цей побічний ефект має оборотний характер. Встановлено, що ураження органу слуху носить дозозалежний і кумулятивний характер, і цей побічний ефект спостерігається у пацієнтів дуже молодого або старечого віку. Є повідомлення про токсичну дію препарату на вестибулярний апарат. З боку ЦНС та периферичної нервової системи: периферичні нейропатії виникають нечасто. Зазвичай вони мають сенсорну природу (наприклад, парестезії верхніх та нижніх кінцівок), але можуть виникати моторні порушення (зниження рефлексів і слабкість у нижніх кінцівках). Також можуть відзначатися вегетативна нейропатія, судоми, невиразна мова, втрата смаку та втрата пам'яті. У літературі повідомлялося про розвиток синдрому Лермітта (мієлопатія хребетного стовпа та автономна нейропатія). Лікування слід припинити за першої появи цих симптомів. З боку імунної системи: іноді відзначаються алергічні реакції, що виявляються у вигляді почервоніння та набряку обличчя, хрипів, що свиснуть у легенях, тахікардії та зниженні АТ. Ці реакції можуть виникати протягом декількох хвилин після початку введення цисплатину. У поодиноких випадках можуть спостерігатися кропив'янка і плямисто-папульозна шкірна висипка. З боку системи зору: в окремих випадках відзначаються неврит зорового нерва, набряк диска зорового нерва, кіркова сліпота. Також можуть спостерігатися зміни сприйняття кольорів, особливо у жовто-блакитній частині спектра. Єдиною зміною очного дна може бути нерегулярна пігментація сітківки в області жовтої плями. Ці побічні ефекти зазвичай мають оборотний характер і зникають після відміни препарату. Порушення з боку електролітного балансу: гіпомагніємія, гіпокальціємія та гіпокаліємія. Гіпомагніємія та/або гіпокальціємія можуть виявлятися клінічно підвищеною м'язовою чутливістю або судомами, тремором, карпопедальним спазмом (судоми в кистях та стопах) та/або тетанією. Можлива гіпонатріємія, яка обумовлена синдромом неадекватної продукції антидіуретичного гормону. Місцеві реакції: при попаданні препарату під шкіру можливий розвиток флебіту, целюліту та некрозу шкіри. Інші: порушення з боку серцево-судинної системи (ішемічна хвороба серця, застійна серцева недостатність, аритмії, ортостатична гіпотензія, тромботична мікроангіопатія тощо), гіперурикемія, незначна алопеція, міалгія, лихоманка та ясенна лінія платини. Відзначено випадки порушення сперматогенезу та азооспермії.Взаємодія з лікарськими засобамиОдночасне або послідовне застосування цисплатину з антибіотиками-аміноглікозидами (гентаміцин, канаміцин, стрептоміцин) або з іншими потенційно нефротоксичними препаратами (наприклад, амфотерицин В) може потенціювати його нефротоксичну та ототоксичну дію. "Петльові" діуретики (фуросемід, клопамід, етакринова кислота) можуть посилювати ототоксичність цисплатину. Відомо, що цисплатин може порушувати виведення через нирки блеоміцину та метотрексату (можливо, внаслідок викликаного цисплатином нефротоксичної дії) та посилювати токсичність цих препаратів. У пацієнтів, які отримують цисплатин та протисудомні препарати, концентрація останніх у сироватці крові може знижуватися до субтерапевтичних значень. Цисплатин може викликати підвищення концентрації сечової кислоти у крові. Тому у пацієнтів, які одночасно приймають лікарські засоби для лікування подагри, такі як алопуринол, колхіцин, пробенецид або сульфінпіразон, може виникнути необхідність корекції дозування цих препаратів, щоб контролювати гіперурикемію та напади подагри.Спосіб застосування та дозиЦисплатин може застосовуватися як монотерапії, так і в комбінації з іншими цитостатиками в різних дозах залежно від схеми терапії. При індивідуальному доборі дози слід керуватися даними спеціальної літератури. Цисплатин вводиться внутрішньовенно або при показаннях (інтраперитонеальні пухлини) у черевну порожнину. Цисплатин у монотерапії або у поєднанні з іншими хіміопрепаратами вводиться в дозі 50-100 мг/м2 у вигляді внутрішньовенної інфузії кожні 3-4 тижні або 15-20 мг/м2 внутрішньовенно краплинно щодня протягом 5 днів кожні 3-4 тижні. . З метою стимуляції діурезу (до 100 мл/год) та для максимального зменшення нефротоксичної дії препарату проводять гідратацію. Перед введенням Цисплатину внутрішньовенно краплинно вводиться до 2-х літрів рідини (0.9% розчин натрію хлориду або 5% розчин декстрози). Після закінчення інфузії додатково вводиться 400 мл 0.9% розчину натрію хлориду або 5% розчину декстрози. Рясне споживання рідини та підтримання діурезу необхідно дотримуватись протягом 24 год. Якщо інтенсивна гідратація для підтримки адекватного діурезу виявиться недостатньою, можна ввести осмотичний діуретик (наприклад, маніт). Циспластин вводиться внутрішньовенно краплинно зі швидкістю не більше 1 мг/хв. Тривалі інфузії проводяться протягом 6-8-24 годин за умови достатнього діурезу до введення та під час введення препарату. Цисплатин розбавляють 0.9% розчині натрію хлориду до концентрації 1мг/мл. Ліофізілат Циспластина попередньо слід розчинити в 10-25 мл вода для ін'єкцій. Не використовувати для розведення Цисплатину розчини декстрози (глюкози). Примітка: оскільки алюміній реагує з цисплатином та інактивує його, а також викликає утворення осаду, дуже важливо при приготуванні та при введенні Цисплатину не використовувати голки та інше обладнання, що містить алюміній.ПередозуванняОсновними очікуваними ускладненнями передозування є порушення функції нирок, печінки, порушення зору (включаючи відшарування сітківки) та слуху (глухота), виражена мієлосупресія, невгамовне блювання та/або важкий неврит. При передозуванні можливий летальний кінець. Антидот до цисплатину невідомий. Лікування симптоматичне. Частковий ефект може бути досягнутий за допомогою гемодіалізу, проведеного протягом перших трьох годин після передозування.Запобіжні заходи та особливі вказівкиВведення Цисплатину слід здійснювати під контролем лікаря, який має досвід застосування протипухлинних препаратів. Чоловіки та жінки дітородного віку під час лікування Цисплатином мають використовувати надійні методи контрацепції. Хворі на тлі лікування Цисплатином періодично мають оглядатись невропатологом. При явних симптомах токсичного на ЦНС терапію Цисплатином слід припинити. Перед початком терапії слід проводити аудіометрію, і в тих випадках, коли з'являються симптоми ураження органу слуху або виявляються клінічні порушення слуху, показано повторну аудіометрію. При клінічно значущих порушеннях слуху може знадобитися корекція дозування або скасування терапії. У процесі лікування Цисплатином необхідний періодичний аналіз крові, визначення вмісту лейкоцитів, тромбоцитів, гемоглобіну, формених елементів крові, ниркових та печінкових функціональних тестів, а також рівня електролітів у сироватці крові. При застосуванні Цисплатину повинні дотримуватись всіх звичайних інструкцій, прийнятих для застосування цитотоксичних препаратів. У разі потрапляння препарату в очі, їх необхідно негайно промити великою кількістю води або 0.9% розчином натрію хлориду. У разі потрапляння препарату на шкіру необхідно негайно промити місце зіткнення з препаратом великою кількістю води. У разі вдихання препарату або попадання його до рота необхідно негайно звернутися до лікаря.Умови відпустки з аптекЗа рецептом
353,00 грн
311,00 грн
Склад, форма випуску та упаковкаРозчин - 1 мл: Активна речовина: цісплатін 500 мкг; Допоміжні речовини: хлорид натрію, хлористоводнева кислота або натрію гідроксид (для корекції рівня рН), вода д/і. Розчин 50 мг у флаконі із темного скла, у картонній упаковці.Опис лікарської формиРозчин для ін'єкцій прозорий, світло-жовтого кольору.ФармакокінетикаПісля швидкої внутрішньовенної інфузії (15 хвилин - 1 год) поява цисплатину в плазмі крові та пік його концентрації визначається негайно після введення. При внутрішньовенній інфузії протягом 6-24 годин концентрація препарату в плазмі поступово зростає протягом інфузії, досягаючи максимуму до кінця введення. Цисплатин характеризується екстенсивним розподілом у біологічних рідинах організму та у тканинах; при цьому найбільш високі концентрації досягаються в нирках, печінці та передміхуровій залозі. Платина, що вивільнилася з цисплатину, швидко зв'язується з білками тканин та плазми. Через 2 години після закінчення тригодинної інфузії 90% платини в плазмі виявляється у пов'язаному з білками стані. Цисплатин має здатність накопичуватися в організмі і виявлятися в деяких тканинах протягом шести місяців після введення останньої дози лікарського засобу. Біотрансформація цисплатину здійснюється шляхом швидкого неферментного перетворення з утворенням неактивних метаболітів. Цитотоксична дія має лише цисплатин, не пов'язаний з білками, або його платиновмісні метаболіти. Період напіввиведення загальної платини носить дуже широку індивідуальну варіабельність і коливається в межах 2-72 год у здорових людей і 1-240 год при вираженій нирковій недостатності. Цисплатин виводиться переважно із сечею. Цисплатин може виводитися із системного кровотоку шляхом діалізу, але лише протягом перших 3 годин після введення препарату.ФармакодинамікаЦисплатин (цис-диаминдихлорплатина) є протипухлинним препаратом, що містить важкий метал платину. Цисплатин має властивості, подібні до властивостей біфункціональних алкілуючих агентів, що утворюють міжтяжові та внутрішньотяжові зшивки в ДНК, тим самим порушуючи її функції, що призводить до загибелі клітин; при цьому препарат не має циклічної та фазової специфічності. Має імуносупресивні та радіосенсибілізуючі властивості.Клінічна фармакологіяПротипухлинний засіб, що алкілює з'єднання.ІнструкціяЦисплатин вводиться внутрішньовенно або при показаннях (інтраперитонеальні пухлини) у черевну порожнину. З метою стимуляції діурезу (до 100 мл/год) та для максимального зменшення нефротоксичної дії препарату проводять гідратацію. Перед введенням Цисплатину внутрішньовенно краплинно вводиться до 2-х літрів рідини (0.9% розчин натрію хлориду або 5% розчин декстрози). Після закінчення інфузії додатково вводиться 400 мл 0.9% розчину натрію хлориду або 5% розчину декстрози. Рясне споживання рідини та підтримання діурезу необхідно дотримуватись протягом 24 год. Якщо інтенсивна гідратація для підтримки адекватного діурезу виявиться недостатньою, можна ввести осмотичний діуретик (наприклад, маніт). Циспластин вводиться внутрішньовенно краплинно зі швидкістю не більше 1 мг/хв. Тривалі інфузії проводяться протягом 6-8-24 годин за умови достатнього діурезу до введення та під час введення препарату. Цисплатин розбавляють у 0.9% розчині хлориду натрію до концентрації 1 мг/мл. Ліофізілат Циспластина попередньо слід розчинити в 10-25 мл вода для ін'єкцій.Показання до застосуванняГерміногенні пухлини жінок та чоловіків; Рак яєчників та яєчка; Рак легені; Пухлини голови та шиї Рак шийки матки; Рак сечового міхура; Остеосаркоми; Меланома; Нейробластома; Рак стравоходу.Протипоказання до застосуванняІндивідуальна непереносимість цисплатину чи інших сполук, що містять платину; порушення функції нирок (рівень креатиніну в сироватці більше 115 мкмоль/літр); Пригнічення кістковомозкового кровотворення; Серцева недостатність; Вагітність та лактація; Генералізовані інфекції.Вагітність та лактаціяПротипоказано під час вагітності.Побічна діяЗ боку сечовидільної системи: нефротоксичність (носить кумулятивний характер і є основним токсичним фактором, що обмежує дозу Цисплатину). Ураження нирок, що супроводжуються пошкодженням ниркових канальців, можуть вперше виявлятися на другому тижні після введення дози та виявлятися підвищенням рівня креатиніну, сечовини, сечової кислоти у сироватці крові та/або зниженням кліренсу креатиніну. Ниркова недостатність, як правило, буває незначною або помірно вираженою та носить оборотний характер при звичайних дозах Цисплатину. З боку системи травлення: нудота та блювота, які зазвичай починаються протягом першої години терапії та продовжуються протягом 24 год і більше, зустрічаються у 65% хворих. Ці побічні ефекти лише частково усуваються при застосуванні стандартних протиблювотних препаратів. Тяжкість цих симптомів може бути зменшена шляхом поділу загальної дози, розрахованої на цикл терапії, на менші дози, які вводяться один раз на добу протягом п'яти днів. З інших часто спостерігаються небажаних явищ з боку шлунково-кишкового тракту відмічені біль у ділянці живота, діарея та запор. Зрідка можуть відзначатися незначні та транзиторні підвищення рівня АСТ та АЛТ у сироватці крові. З боку системи кровотворення: часто - мієлосупресія (у більшості випадків вона виражена незначно або помірно і при застосуванні звичайних доз носить оборотний характер). Найнижчі рівні лейкоцитів та тромбоцитів, як правило, виявляються приблизно через 2 тижні; їхній вихідний рівень у більшості пацієнтів відновлюється протягом 4 тижнів. Також може спостерігатись анемія. З боку системи слуху: односторонній або двосторонній шум у вухах, із втратою слуху або без втрати, відзначається приблизно у 10% пацієнтів; зазвичай цей побічний ефект має оборотний характер. Встановлено, що ураження органу слуху носить дозозалежний та кумулятивний характер, і цей побічний ефект спостерігається у пацієнтів дуже молодого та старечого віку. Є повідомлення про токсичну дію препарату на вестибулярний апарат. З боку ЦНС та периферичної нервової системи: периферичні нейропатії виникають нечасто. Зазвичай вони мають сенсорну природу (наприклад, парестезії верхніх та нижніх кінцівок), але можуть виникати моторні порушення (зниження рефлексів і слабкість у нижніх кінцівках). Також можуть відзначатися вегетативна нейропатія, судоми, невиразна мова, втрата смаку та втрата пам'яті. У літературі повідомлялося про розвиток синдрому Лермітта (мієлопатія хребетного стовпа та автономна нейропатія). Лікування слід припинити за першої появи цих симптомів. З боку імунної системи: іноді відзначаються алергічні реакції, що виявляються у вигляді почервоніння та набряку обличчя, хрипів, що свиснуть у легенях, тахікардії та зниженні АТ. Ці реакції можуть виникати протягом декількох хвилин після початку введення цисплатину. У поодиноких випадках можуть спостерігатися кропив'янка і плямисто-папульозна шкірна висипка. З боку системи зору: в окремих випадках відзначаються неврит зорового нерва, набряк диска зорового нерва, кіркова сліпота. Також можуть спостерігатися зміни сприйняття кольорів, особливо у жовто-блакитній частині спектра. Єдиною зміною очного дна може бути нерегулярна пігментація сітківки в області жовтої плями. Порушення з боку електролітного балансу: гіпомагніємія, гіпокальціємія та гіпокаліємія. Гіпомагніємія та/або гіпокальціємія можуть виявлятися клінічно підвищеною м'язовою чутливістю або судомами, тремором, карпопедальним спазмом (судоми в кистях та стопах) та/або тетанією. Можлива гіпонатріємія, яка обумовлена синдромом неадекватної продукції антидіуретичного гормону. Місцеві реакції: при попаданні препарату під шкіру можливий розвиток флебіту, целюліту та некрозу шкіри. Інші: порушення з боку серцево-судинної системи (ішемічна хвороба серця, застійна серцева недостатність, аритмії, ортостатична гіпотензія, тромботична мікроангіопатія тощо), гіперурикемія, незначна алопеція, міалгія, лихоманка та ясенна лінія платини. Відзначено випадки порушення сперматогенезу та азооспермії.Взаємодія з лікарськими засобамиОдночасне або послідовне застосування цисплатину з антибіотиками-аміноглікозидами (гентаміцин, канаміцин, стрептоміцин) або з іншими потенційно нефротоксичними препаратами (наприклад, амфотерицин В) може потенціювати його нефротоксичну та ототоксичну дію. "Петльові" діуретики (фуросемід, клопамід, етакринова кислота) можуть посилювати ототоксичність цисплатину. Відомо, що цисплатин може порушувати виведення через нирки блеоміцину та метотрексату (можливо, внаслідок викликаного цисплатином нефротоксичної дії) та посилювати токсичність цих препаратів. У пацієнтів, які отримують цисплатин та протисудомні препарати, концентрація останніх у сироватці крові може знижуватися до субтерапевтичних значень. Цисплатин може викликати підвищення концентрації сечової кислоти у крові. Тому у пацієнтів, які одночасно приймають лікарські засоби для лікування подагри, такі як алопуринол, колхіцин, пробенецид або сульфінпіразон, може виникнути необхідність корекції дозування цих препаратів, щоб контролювати гіперурикемію та напади подагри.Спосіб застосування та дозиЦисплатин у монотерапії або у поєднанні з іншими хіміопрепаратами вводиться в дозі 50-100 мг/м2 у вигляді внутрішньовенної інфузії кожні 3-4 тижні або 15-20 мг/м2 внутрішньовенно краплинно щодня протягом 5 днів кожні 3-4 тижні. .ПередозуванняПорушення функції нирок, печінки, порушення зору (включаючи відшарування сітківки) та слуху (глухота), виражена мієлосупресія, нестримне блювання та/або тяжкий неврит.Запобіжні заходи та особливі вказівкиВведення Цисплатину слід здійснювати під контролем лікаря, який має досвід застосування протипухлинних препаратів. Чоловіки та жінки дітородного віку під час лікування Цисплатином мають використовувати надійні методи контрацепції. Хворі на тлі лікування Цисплатином періодично мають оглядатись невропатологом. При явних симптомах токсичного на ЦНС терапію Цисплатином слід припинити. Перед початком терапії слід проводити аудіометрію, і в тих випадках, коли з'являються симптоми ураження органу слуху або виявляються клінічні порушення слуху, показано повторну аудіометрію. При клінічно значущих порушеннях слуху може знадобитися корекція дозування або скасування терапії. У процесі лікування Цисплатином необхідний періодичний аналіз крові, визначення вмісту лейкоцитів, тромбоцитів, гемоглобіну, формених елементів крові, ниркових та печінкових функціональних тестів, а також рівня електролітів у сироватці крові. При застосуванні Цисплатину повинні дотримуватись всіх звичайних інструкцій, прийнятих для застосування цитотоксичних препаратів. У разі потрапляння препарату в очі, їх необхідно негайно промити великою кількістю води або 0.9% розчином натрію хлориду. У разі потрапляння препарату на шкіру необхідно негайно промити місце зіткнення з препаратом великою кількістю води. У разі вдихання препарату або попадання його до рота необхідно негайно звернутися до лікаря.Умови відпустки з аптекЗа рецептом
569,00 грн
525,00 грн
Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему.
565,00 грн
525,00 грн
Дозування: 100 мг Фасування: N1 Форма випуску: ліофілізат д/приготування розчину д/ін'єкцій Упаковка: амп. Виробник: Пфайзер Завод-виробник: Actavis Italy SpA(Італія) Действующее вещество: Цитарабин. .
438,00 грн
404,00 грн
Дозировка: 1 г Фасовка: N1 Форма выпуска: лиофилизат д/приготовления р-ра д/инъекций Упаковка: фл. Производитель: Пфайзер Завод-производитель: Actavis Italy S. p.
Склад, форма випуску та упаковкаВ 1 таблетці міститься активна речовина: тамоксифену цитрат 30.4 мг, що еквівалентно вмісту тамоксифену 20 мг. У упаковці 30 штук.Фармакотерапевтична групаПротипухлинний засіб. Антиестроген. Блокує рецептори естрогенів і, таким чином, гальмує прогресування пухлинного захворювання, що стимулюється естрогенами.ФармакокінетикаТамоксифен метаболізується у печінці, піддається кишково-печінковій рециркуляції. Виводиться із жовчю у вигляді метаболітів.Клінічна фармакологіяАнтиестрогенний препарат із протипухлинною дією.Показання до застосуванняРак молочної залози у жінок у менопаузі, рак грудної залози у чоловіків після кастрації, рак нирки, меланома (що містить естрогенні рецептори), рак яєчників; рак передміхурової залози при резистентності до інших лікарських засобів.Вагітність та лактаціяТамоксифен протипоказаний для застосування при вагітності. При необхідності застосування в період лактації слід припинити вигодовування груддю. В ;експериментальних дослідженнях ;встановлена тератогенна дія тамоксифену.Побічна діяЗ боку травної системи: ; нудота, блювання, підвищення активності печінкових трансаміназ; в окремих випадках – жирова інфільтрація печінки, холестаз, гепатит. З боку ЦНС: рідко - депресія, запаморочення, головний біль, ретробульбарний неврит. З боку органу зору: рідко - ретинопатія, кератопатія, катаракта. З боку системи кровотворення: рідко - тромбоцитопенія, лейкопенія. З боку ендокринної системи: у жінок - гіперплазія ендометрію, вагінальні кровотечі, припливи, збільшення маси тіла; у чоловіків – імпотенція, зниження лібідо. З боку серцево-судинної системи: набряки, тромбоемболія, флебіт. Дерматологічні реакції: алопеція, висип, свербіж. Інші: ; болі в кістках та вогнищах ураження, підвищення температури тіла.Взаємодія з лікарськими засобамиПри одночасному застосуванні з похідними антикоагулянтами кумарину підвищується ризик посилення антикоагулянтної дії; з цитостатиками – можливе підвищення ризику тромбоутворення. При одночасному застосуванні з алопуринолом можлива гепатотоксична дія; з аміноглутетімідом – зменшення концентрації тамоксифену у плазмі, мабуть, внаслідок підвищення його метаболізму. У пацієнтів, які отримують тамоксифен, можливе пролонгування нервово-м'язової блокади, спричиненої атракурієм. При одночасному застосуванні бромокриптину можливе посилення допамінергічної дії бромокриптину. У пацієнтів, які отримують тамоксифен, при застосуванні варфарину виникає ризик розвитку загрозливої клінічної ситуації: можливі пролонгування протромбінового часу, гематурія, гематома. При одночасному застосуванні з мітоміцином підвищується ризик розвитку гемолітико-уремічного синдрому. Можливе зменшення концентрації тамоксифену в плазмі, що, мабуть, обумовлено індукцією ізоферменту CYP3A4 під дією рифампіцину. Естрогени можуть зменшувати терапевтичний ефект тамоксифену.Спосіб застосування та дозиРежим дозування встановлюють індивідуально, залежно від показань, стану пацієнта та застосовуваної схеми протипухлинної терапії.Запобіжні заходи та особливі вказівкиЗ обережністю застосовують при лейкопенії, тромбоцитопенії, гіперкальціємії, у пацієнтів з катарактою, гіперліпідемією. У процесі лікування слід регулярно контролювати картину периферичної крові (особливо кількість тромбоцитів); рівень кальцію та глюкози в крові; при тривалому застосуванні показано спостереження окуліста (кожні 3 місяці). Не слід поєднувати з препаратами, що містять гормони, особливо естрогени. При одночасному застосуванні з препаратами, що впливають на систему згортання крові, необхідна корекція дози тамоксифену. В ;експериментальних дослідженнях ;встановлено канцерогенну дію тамоксифену.Умови відпустки з аптекЗа рецептомВідео на цю тему
Дозування: 10 мг Фасування: N30 Форма випуску таб. Действующее вещество: Тамоксифен. .
Склад, форма випуску та упаковкаВ 1 таблетці міститься активна речовина: тамоксифену цитрат 15.2 мг, що еквівалентно вмісту тамоксифену 10 мг. У упаковці 30 штук.Фармакотерапевтична групаПротипухлинний засіб. Антиестроген. Блокує рецептори естрогенів і, таким чином, гальмує прогресування пухлинного захворювання, що стимулюється естрогенами.ФармакокінетикаТамоксифен метаболізується у печінці, піддається кишково-печінковій рециркуляції. Виводиться із жовчю у вигляді метаболітів.Клінічна фармакологіяАнтиестрогенний препарат із протипухлинною дією.Показання до застосуванняРак молочної залози у жінок у менопаузі, рак грудної залози у чоловіків після кастрації, рак нирки, меланома (що містить естрогенні рецептори), рак яєчників; рак передміхурової залози при резистентності до інших лікарських засобів.Вагітність та лактаціяТамоксифен протипоказаний для застосування при вагітності. При необхідності застосування в період лактації слід припинити вигодовування груддю. В експериментальних дослідженнях встановлено тератогенну дію тамоксифену.Побічна діяЗ боку травної системи: нудота, блювання, підвищення активності печінкових трансаміназ; в окремих випадках – жирова інфільтрація печінки, холестаз, гепатит. З боку ЦНС: рідко – депресія, запаморочення, біль голови, ретробульбарний неврит. З боку органу зору: рідко – ретинопатія, кератопатія, катаракта. З боку системи кровотворення: рідко – тромбоцитопенія, лейкопенія. З боку ендокринної системи: у жінок – гіперплазія ендометрію, вагінальні кровотечі, припливи, збільшення маси тіла; у чоловіків – імпотенція, зниження лібідо. Серцево-судинна система: набряки, тромбоемболія, флебіт. Дерматологічні реакції: алопеція, висипання, свербіж. Інші: біль у кістках та вогнищах ураження, підвищення температури тіла.Взаємодія з лікарськими засобамиПри одночасному застосуванні з похідними антикоагулянтами кумарину підвищується ризик посилення антикоагулянтної дії; з цитостатиками – можливе підвищення ризику тромбоутворення. При одночасному застосуванні з алопуринолом можлива гепатотоксична дія; з аміноглутетімідом – зменшення концентрації тамоксифену у плазмі, мабуть, внаслідок підвищення його метаболізму. У пацієнтів, які отримують тамоксифен, можливе пролонгування нервово-м'язової блокади, спричиненої атракурієм. При одночасному застосуванні бромокриптину можливе посилення допамінергічної дії бромокриптину. У пацієнтів, які отримують тамоксифен, при застосуванні варфарину виникає ризик розвитку загрозливої клінічної ситуації: можливі пролонгування протромбінового часу, гематурія, гематома. При одночасному застосуванні з мітоміцином підвищується ризик розвитку гемолітико-уремічного синдрому. Можливе зменшення концентрації тамоксифену в плазмі, що, мабуть, обумовлено індукцією ізоферменту CYP3A4 під дією рифампіцину. Естрогени можуть зменшувати терапевтичний ефект тамоксифену.Спосіб застосування та дозиРежим дозування встановлюють індивідуально, залежно від показань, стану пацієнта та застосовуваної схеми протипухлинної терапії.Запобіжні заходи та особливі вказівкиЗ обережністю застосовують при лейкопенії, тромбоцитопенії, гіперкальціємії, у пацієнтів з катарактою, гіперліпідемією. У процесі лікування слід регулярно контролювати картину периферичної крові (особливо кількість тромбоцитів); рівень кальцію та глюкози в крові; при тривалому застосуванні показано спостереження окуліста (кожні 3 місяці). Не слід поєднувати з препаратами, що містять гормони, особливо естрогени. При одночасному застосуванні з препаратами, що впливають на систему згортання крові, необхідна корекція дози тамоксифену. В експериментальних дослідженнях встановлено канцерогенну дію тамоксифену.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. Діюча речовина: тамоксифену цитрат – 30,4 мг, у перерахунку на тамоксифен – 20,0 мг; Допоміжні речовини: лактози моногідрат (цукор молочний) - 124,0 мг, целюлоза мікрокристалічна (МКЦ-101) - 20,0 мг, крохмаль кукурудзяний - 14,6 мг, повідон-К25 - 7,0 мг, карбоксиметилкрохмаль, натрію 0 мг, магнію стеарат – 2,0 мг. По 10, 30 таблеток в контурну осередкову упаковку з полівінілхлоридної плівки, або плівки полівінілхлоридної/полівініліденхлоридної та фольги алюмінієвої друкованої лакованої. По 10, 30 таблеток у контурну осередкову упаковку з матеріалу комбінованого на основі фольги (тришаровий матеріал, що включає алюмінієву фольгу, плівку з орієнтованого поліаміду, полівінілхлоридну плівку) і фольги алюмінієвої лакованої друкованої друкованої. Одну банку або 1, 2, 3, 4, 5 або 10 контурних осередкових упаковок разом з інструкцією із застосування поміщають у картонну упаковку (пачку).Опис лікарської формиКруглі плоскоциліндричні пігулки білого або майже білого кольору, допускається незначна мармуровість, з фаскою та ризиком.Фармакотерапевтична групаПротипухлинний засіб - антиестроген.ФармакокінетикаВсмоктування При вживанні тамоксифен добре всмоктується. Максимальна концентрація в сироватці досягається в межах від 4 до 7 годин після прийому одноразової дози внутрішньо. Рівноважна концентрація тамоксифену в сироватці при застосуванні 20-40 мг/добу зазвичай досягається після 3-4 тижнів прийому. Розподіл Зв'язок із білками плазми крові – 98 %. Метаболізм Метаболізується у печінці з утворенням кількох метаболітів. Основний сироватковий метаболіт, N-дезметилтамоксифен, і наступні метаболіти мають практично такі ж антиестрогенні властивості, як і вихідна речовина. Тамоксифен та його метаболіти накопичуються в печінці, легенях, головному мозку, підшлунковій залозі, шкірі та кістках. Тамоксифен метаболізується головним чином за допомогою ізоферменту CYP3A4 до N-дезметилтамоксифену, який надалі метаболізується за допомогою ізоферменту CYP2D6 до іншого активного метаболіту – ендоксифену. У пацієнтів з недостатністю ферменту CYP2D6 концентрація ендоксифену приблизно на 75% нижча, ніж у пацієнтів із нормальною активністю CYP2D6. Застосування сильних інгібіторів ізоферменту CYP2D6 так само знижує концентрацію ендоксифену в крові. Виведення Виведення тамоксифену з організму має двофазний характер з початковим періодом напіввиведення (Т1/2) від 7 до 14 годин та з наступним повільним кінцевим Т1/2 протягом 7 днів. Виводиться переважно через кишечник, переважно у вигляді метаболітів; Незначна кількість – нирками.ФармакодинамікаТамоксифен є нестероїдним препаратом із групи трифенілетиленів, що має комбінований спектр фармакологічної дії, як антагоніста, так і агоніста естрогенів у різних тканинах. У пацієнтів з раком молочної залози у клітинах пухлини тамоксифен головним чином виявляє антиестрогенну дію, перешкоджаючи зв'язуванню естрогенів з естрогеновими рецепторами. Тамоксифен, а також деякі його метаболіти, конкурують з естрадіолом за місця зв'язування з цитоплазматичними рецепторами естрогену в тканинах молочної залози, матки, піхви, передньої частки гіпофізу та пухлинах з високим вмістом рецепторів естрогену. На противагу рецепторному комплексу естрогену рецепторний комплекс тамоксифену не стимулює синтез ДНК в ядрі, а пригнічує поділ клітини, що призводить до регресії пухлинних клітин та їх загибелі. У жінок з естроген-позитивними/неспецифікованими пухлинами молочної залози ад'ювантна терапія тамоксифеном значно скорочує рецидиви захворювання та збільшує тривалість життя до 10 років. Більш виражений ефект досягається при лікуванні протягом 5 років, ніж при однорічному або 2-річному лікуванні і не залежить від віку, клімактеричного стану, дози тамоксифену або допоміжної хіміотерапії. Приблизно у 10-20% жінок у постменопаузальному періоді застосування тамоксифену призводить до зниження концентрації загального холестерину та ліпопротеїдів низької щільності у плазмі крові. Крім того, є повідомлення, що у жінок у менопаузальному періоді тамоксифен зберігає мінеральну щільність кісткової тканини. Мінливість клінічної відповіді застосування тамоксифену може бути пов'язана з поліморфізмом ізоферменту CYP2D6. Низька швидкість метаболізму може бути пов'язана зі зниженою терапевтичною відповіддю на лікування. Не вироблено рекомендації щодо лікування тамоксифеном "повільних" метаболізаторів ізоферменту CYP2D6.Показання до застосуванняАд'ювантна терапія раннього раку молочної залози з естрогенпозитивними рецепторами; лікування місцевопоширеного або метастатичного раку молочної залози з естроген-позитивними рецепторами; рак грудної залози (в т.ч. чоловіки після кастрації). Препарат також може бути застосований при інших солідних пухлинах, резистентних до стандартних методів лікування, за наявності гіперекспресії рецепторів естрогену.Протипоказання до застосуванняПідвищена Чутливість до тамоксифену та/або будь-якого іншого компонента препарату; вагітність та період грудного вигодовування; дитячий вік до 18 років (дані щодо ефективності та безпеки у дітей відсутні); одночасне застосування з анастрозолом. З обережністю: ниркова недостатність, цукровий діабет, захворювання очей (у тому числі катаракта), тромбоз глибоких вен і тромбоемболічна хвороба (у тому числі і в анамнезі), гіперліпідемія, лейкопенія, тромбоцитопенія, гіперкальціємія, супутня терапія непрямими CYP2D6, рідкісні спадкові форми непереносимості лактози, дефіцит лактази або порушення всмоктування глюкози/галактози (бо у складі таблетки міститься лактоза).Побічна діяЗа даними Всесвітньої організації охорони здоров'я, небажані реакції класифіковані відповідно до їх частоти розвитку наступним чином: дуже часто (≥1/10); часто (≥1/100, Порушення з боку крові та лімфатичної системи: часто – транзиторна анемія; нечасто – лейкопенія, транзиторна тромбоцитопенія; рідко – нейтропенія, агранулоцитоз; дуже рідко – важка нейтропенія, панцитопенія. Порушення з боку ендокринної системи: часто – гіперкальціємія (особливо у пацієнтів з метастазами у кістки на початку терапії). Порушення з боку обміну речовин та харчування: дуже часто – затримка рідини в організмі; часто – збільшення концентрації тригліцеридів у плазмі крові; дуже рідко – значне підвищення концентрації тригліцеридів у плазмі крові (іноді у поєднанні з панкреатитом); частота невідома – збільшення маси тіла, анорексія. Порушення з боку нервової системи, часто – головний біль, запаморочення, порушення чутливості (включаючи парестезію та дисгевзію); частота невідома – депресія, сплутаність свідомості, світлобоязнь, сонливість. Порушення з боку органу зору: часто - порушення зору (зворотне лише частково, внаслідок розвитку катаракти, зміни рогівки та/або ретинопатії. Ризик розвитку катаракти зростає зі збільшенням тривалості терапії тамоксифеном); рідко - нейропатія зорового нерва, неврит зорового нерва (у поодиноких випадках з розвитком сліпоти). Порушення з боку судин: часто - судоми ніг, транзиторні ішемічні атаки, тромбоемболія, у тому числі тромбоз дрібних судин, тромбоемболія легеневої артерії (ризик розвитку тромбоемболічних ускладнень підвищується при комбінованій терапії з цитостатичними препаратами); нечасто – інсульт. Порушення з боку дихальної системи, органів грудної клітки та середостіння: нечасто – інтерстиціальний пневмоніт. Порушення з боку шлунково-кишкового тракту: дуже часто – нудота; часто – блювання, діарея, запор. Порушення з боку печінки та жовчовивідних шляхів: часто – збільшення активності “печінкових” трансаміназ, жирова дистрофія печінки; нечасто – цироз печінки; дуже рідко – холестаз, гепатит, жовтяниця, некроз гепатоцитів, печінкова недостатність (у тому числі з летальним наслідком). Порушення з боку шкіри та підшкірних тканин: дуже часто – шкірний висип (включаючи окремі повідомлення про поліморфну еритему, синдром Стівенса-Джонсона, бульозний пемфігоїд); часто - алопеція, реакції гіперчутливості (включаючи ангіоневротичний набряк (набряк Квінке)); рідко – шкірний васкуліт; дуже рідко - шкірний червоний вовчак; частота невідома – кропив'янка. Порушення з боку скелетно-м'язової системи та сполучної тканини: часто – міалгія. Порушення з боку статевих органів та молочних залоз: дуже часто – вагінальна кровотеча, виділення з піхви, порушення менструального циклу (включаючи аменорею у жінок у передменопаузальному періоді); часто – свербіж у ділянці геніталій, збільшення фіброміоми матки, проліферативні зміни ендометрію (неоплазія, гіперплазія, поліпи, рідко – ендометріоз); нечасто – рак ендометрію; рідко – полікістоз яєчників, саркома матки (частіше злоякісна змішана пухлина Мюллера), поліпоз піхви, зниження лібідо у чоловіків, імпотенція у чоловіків. Вроджені, спадкові та генетичні порушення: дуже рідко – пізня шкірна порфірія. Загальні порушення та порушення в місці введення: дуже часто - нападоподібні відчуття жару ("припливи") (внаслідок антиестрогенного ефекту тамоксифену), підвищена стомлюваність; рідко – оссалгія (біль у кістках), біль у ділянці уражених тканин (особливо на початку терапії); частота невідома – підвищення температури тіла. Травми, інтоксикації та ускладнення маніпуляцій: дуже рідко – реактивація променевих опіків.Взаємодія з лікарськими засобамиПри одночасному застосуванні тамоксифену та цитостатичних препаратів підвищується ризик тромбоемболічних ускладнень. Застосування інгібіторів ароматази в адьювантному режимі з тамоксифеном не підвищує ефективність терапії проти монотерапії тамоксифеном. Є повідомлення про значне посилення антикоагулянтного ефекту препаратів кумаринового ряду (наприклад, варфарину) при спільній терапії з тамоксифеном. Рекомендується бути обережним при застосуванні комбінації цих препаратів. Слід уникати одночасного застосування тамоксифену з аітіагрегантами, щоб уникнути розвитку кровотеч у разі тромбоцитопенії. Супутня терапія препаратами, що знижують виведення кальцію (наприклад, діуретики ряду тіазіду), збільшує ризик розвитку гіперкальціємії. На тлі комбінованої терапії тамоксифеном та тегафуром може підвищуватись ризик активізації хронічного гепатиту та розвитку цирозу печінки. Одночасне застосування тамоксифену з гормональними препаратами (наприклад, естрогеновмісними пероральними контрацептивами) може призвести до послаблення специфічної дії обох препаратів. При одночасному застосуванні тамоксифену з препаратами, метаболізм яких пов'язаний з ізоферментом CYP3A4 (наприклад, рифампіцин), можливе зниження плазмової концентрації тамоксифену. Клінічний ефект цієї взаємодії не відомий. При застосуванні інгібіторів ізоферменту CYP2D6 плазмова концентрація одного з найбільш активних метаболітів тамоксифену (ендоксифену) знижується на 65-75%, що може спричинити зниження ефективності терапії тамоксифеном. До таких препаратів відносяться (але не обмежуючись цим списком): селективні інгібітори зворотного захоплення серотоніну (пароксетин, флуоксетин, хінідин, цинакальцет, бупропіон). Рекомендується уникати призначення цих препаратів у пацієнтів, які приймають тамоксифен. При одночасному застосуванні тамоксифену та бромокриптину спостерігається збільшення плазмової концентрації тамоксифену та N-дезметилтамоксифену. Не слід застосовувати тамоксифен одночасно з анастрозолом, оскільки він може послабити фармакокінетичну дію останнього.Спосіб застосування та дозиНе розжовуючи, запиваючи невеликою кількістю рідини, в один прийом вранці, або, розділяючи необхідну дозу на два прийоми (вранці та ввечері). Режим дозування зазвичай встановлюється індивідуально, залежно від показань. Максимальна добова доза становить 40 мг. Як стандартна доза рекомендується прийом 20 мг тамоксифену. З появою ознак прогресування захворювання прийом препарату скасовують. Тривалість лікування залежить від тяжкості захворювання, зазвичай потрібне тривале лікування. Як ад'ювантна терапія у жінок з раком молочної залози рекомендується тривалість лікування тамоксифеном близько 5 років.ПередозуванняГостре передозування тамоксифеном у людини не спостерігалося. Слід очікувати, що передозування може спричинити посилення вищеописаних побічних реакцій. Також є поодинокі повідомлення, що при застосуванні тамоксифену у стандартній дозі кілька разів на день може подовжуватись інтервал QT на ЕКГ. Дослідження на тваринах показали, що передозування у 100-200 разів у порівнянні з рекомендованою добовою дозою, може чинити естрогенний ефект. Лікування: специфічного антидоту немає, лікування має бути симптоматичним.Запобіжні заходи та особливі вказівкиУ пацієнток у передменопаузальному періоді, які отримують лікування тамоксифеном щодо раку грудей, менструації можуть припинитися або стати нерегулярними. Жінки, які приймають тамоксифен, мають регулярно проходити гінекологічні огляди. При появі кров'янистих виділень із піхви або вагінальних кровотечах рекомендується відміна препарату та проведення термінового комплексного обстеження. У пацієнтів із метастатичним ураженням кісток під час початкового періоду лікування слід регулярно визначати концентрацію кальцію у плазмі. У разі виявлення виражених порушень прийом тамоксифену слід припинити тимчасово. У період терапії тамоксифеном необхідно періодично контролювати показники коагулограми, концентрацію кальцію в плазмі, картину периферичної крові (число лейкоцитів, тромбоцитів), показники функції печінки, регулярно контролювати рівень артеріального тиску. У пацієнтів з вихідною гіперліпідемією в процесі лікування необхідно регулярно контролювати концентрацію холестерину та тригліцеридів у плазмі. На тлі терапії тамоксифеном підвищується ризик розвитку раку ендометрію та саркоми матки (частіше злоякісної змішаної пухлини Мюллера). Механізм розвитку даної патології невідомий, однак він може бути пов'язаний з естроген-подібною дією тамоксифену. Є повідомлення, що у пацієнтів з раком молочної залози після лікування тамоксифеном виникають додаткові вогнища первинної пухлини у тканинах, відмінних від ендометрію, та у протилежній ураженій молочній залозі. Причинно-наслідковий зв'язок виникнення цих пухлин не було встановлено, клінічна значимість спостережень залишається неясною. При відстроченій мікрохірургічній реконструкції молочної залози тамоксифен може збільшувати ризик розвитку мікроваскулярних ускладнень з боку клаптя. Перед початком лікування тамоксифеном пацієнт повинен пройти офтальмологічне обстеження. Якщо в період лікування тамоксифеном виникають порушення органу зору (катаракта або ретинопатія), необхідно в найкоротші терміни провести офтальмологічне обстеження, оскільки деякі подібні порушення можуть регресувати за умови скасування тамоксифену на ранній стадії їх розвитку. У разі розвитку тяжкої тромбоцитопенії, лейкопенії або гіперкальціємії, необхідно провести індивідуальну оцінку ризику та користі проведення подальшої терапії та ретельно контролювати стан пацієнта. Поліморфізм ізоферменту CYP2D6 може бути причиною недостатньої ефективності препарату - у пацієнтів, гомозиготних за нефункціональними алелями CYP2D6, спостерігається уповільнення метаболізму тамоксифену, що знижує концентрацію ендоксифену (одного з найбільш важливих активних метаболітів тамоксифену) у плазмі. Рекомендації щодо застосування препарату у пацієнтів - "повільних" метаболізаторів не вироблено. Спільне застосування тамоксифену та інгібіторів ізоферменту CYP2D6 може знижувати плазмову концентрацію ендоксифену та ефективність терапії. Вплив на здатність до керування автотранспортом та управління механізмами Через можливий розвиток таких побічних ефектів як запаморочення, сонливість, порушення зору, в період лікування препаратом Тамоксифен слід дотримуватися обережності при керуванні транспортними засобами та зайнятті потенційно небезпечними видами діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій. З появою описаних небажаних реакцій слід утриматися від виконання зазначених видів діяльності.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. Активна речовина: тамоксифену цитрат 30.4 мг, що еквівалентно вмісту тамоксифену 20 мг. Допоміжні речовини: крохмаль кукурудзяний – 100 мг, лактози моногідрат – 103.1 мг, повідон К30 – 14 мг, магнію стеарат – 2.5 мг, натрію крохмалю гліколат – 20 мг. 100 шт. - банки полімерні (1) з контролем першого розтину - пачки картонні.Опис лікарської формиТаблетки; від білого з жовтуватим до білого з кремово-жовтим відтінком кольору, круглі, двоопуклі, з гравіюванням "20" на одній стороні.Фармакотерапевтична групаПротипухлинний засіб. Антиестроген. Блокує рецептори естрогенів і, таким чином, гальмує прогресування пухлинного захворювання, що стимулюється естрогенами.ФармакокінетикаТамоксифен метаболізується у печінці, піддається кишково-печінковій рециркуляції. Виводиться із жовчю у вигляді метаболітів.Клінічна фармакологіяАнтиестрогенний препарат із протипухлинною дією.Показання до застосуванняРак молочної залози у жінок у менопаузі, рак грудної залози у чоловіків після кастрації, рак нирки, меланома (що містить естрогенні рецептори), рак яєчників; рак передміхурової залози при резистентності до інших лікарських засобів.Вагітність та лактаціяТамоксифен протипоказаний для застосування при вагітності. При необхідності застосування в період лактації слід припинити вигодовування груддю. В ;експериментальних дослідженнях ;встановлена тератогенна дія тамоксифену.Побічна діяЗ боку травної системи: ; нудота, блювання, підвищення активності печінкових трансаміназ; в окремих випадках – жирова інфільтрація печінки, холестаз, гепатит. З боку ЦНС: рідко - депресія, запаморочення, головний біль, ретробульбарний неврит. З боку органу зору: рідко - ретинопатія, кератопатія, катаракта. З боку системи кровотворення: рідко - тромбоцитопенія, лейкопенія. З боку ендокринної системи: у жінок - гіперплазія ендометрію, вагінальні кровотечі, припливи, збільшення маси тіла; у чоловіків – імпотенція, зниження лібідо. З боку серцево-судинної системи: набряки, тромбоемболія, флебіт. Дерматологічні реакції: алопеція, висип, свербіж. Інші: ; болі в кістках та вогнищах ураження, підвищення температури тіла.Взаємодія з лікарськими засобамиПри одночасному застосуванні з похідними антикоагулянтами кумарину підвищується ризик посилення антикоагулянтної дії; з цитостатиками – можливе підвищення ризику тромбоутворення. При одночасному застосуванні з алопуринолом можлива гепатотоксична дія; з аміноглутетімідом – зменшення концентрації тамоксифену у плазмі, мабуть, внаслідок підвищення його метаболізму. У пацієнтів, які отримують тамоксифен, можливе пролонгування нервово-м'язової блокади, спричиненої атракурієм. При одночасному застосуванні бромокриптину можливе посилення допамінергічної дії бромокриптину. У пацієнтів, які отримують тамоксифен, при застосуванні варфарину виникає ризик розвитку загрозливої клінічної ситуації: можливі пролонгування протромбінового часу, гематурія, гематома. При одночасному застосуванні з мітоміцином підвищується ризик розвитку гемолітико-уремічного синдрому. Можливе зменшення концентрації тамоксифену в плазмі, що, мабуть, обумовлено індукцією ізоферменту CYP3A4 під дією рифампіцину. Естрогени можуть зменшувати терапевтичний ефект тамоксифену.Спосіб застосування та дозиРежим дозування встановлюють індивідуально, залежно від показань, стану пацієнта та застосовуваної схеми протипухлинної терапії.Запобіжні заходи та особливі вказівкиЗ обережністю застосовують при лейкопенії, тромбоцитопенії, гіперкальціємії, у пацієнтів з катарактою, гіперліпідемією. У процесі лікування слід регулярно контролювати картину периферичної крові (особливо кількість тромбоцитів); рівень кальцію та глюкози в крові; при тривалому застосуванні показано спостереження окуліста (кожні 3 місяці). Не слід поєднувати з препаратами, що містять гормони, особливо естрогени. При одночасному застосуванні з препаратами, що впливають на систему згортання крові, необхідна корекція дози тамоксифену. В ;експериментальних дослідженнях ;встановлено канцерогенну дію тамоксифену.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаВ 1 таблетці міститься активна речовина: тамоксифену цитрат 30.4 мг, що еквівалентно вмісту тамоксифену 20 мг. У упаковці 30 штук.Фармакотерапевтична групаПротипухлинний засіб. Антиестроген. Блокує рецептори естрогенів і, таким чином, гальмує прогресування пухлинного захворювання, що стимулюється естрогенами.ФармакокінетикаТамоксифен метаболізується у печінці, піддається кишково-печінковій рециркуляції. Виводиться із жовчю у вигляді метаболітів.Клінічна фармакологіяАнтиестрогенний препарат із протипухлинною дією.Показання до застосуванняРак молочної залози у жінок у менопаузі, рак грудної залози у чоловіків після кастрації, рак нирки, меланома (що містить естрогенні рецептори), рак яєчників; рак передміхурової залози при резистентності до інших лікарських засобів.Вагітність та лактаціяТамоксифен протипоказаний для застосування при вагітності. При необхідності застосування в період лактації слід припинити вигодовування груддю. В ;експериментальних дослідженнях ;встановлена тератогенна дія тамоксифену.Побічна діяЗ боку травної системи: ; нудота, блювання, підвищення активності печінкових трансаміназ; в окремих випадках – жирова інфільтрація печінки, холестаз, гепатит. З боку ЦНС: рідко - депресія, запаморочення, головний біль, ретробульбарний неврит. З боку органу зору: рідко - ретинопатія, кератопатія, катаракта. З боку системи кровотворення: рідко - тромбоцитопенія, лейкопенія. З боку ендокринної системи: у жінок - гіперплазія ендометрію, вагінальні кровотечі, припливи, збільшення маси тіла; у чоловіків – імпотенція, зниження лібідо. З боку серцево-судинної системи: набряки, тромбоемболія, флебіт. Дерматологічні реакції: алопеція, висип, свербіж. Інші: ; болі в кістках та вогнищах ураження, підвищення температури тіла.Взаємодія з лікарськими засобамиПри одночасному застосуванні з похідними антикоагулянтами кумарину підвищується ризик посилення антикоагулянтної дії; з цитостатиками – можливе підвищення ризику тромбоутворення. При одночасному застосуванні з алопуринолом можлива гепатотоксична дія; з аміноглутетімідом – зменшення концентрації тамоксифену у плазмі, мабуть, внаслідок підвищення його метаболізму. У пацієнтів, які отримують тамоксифен, можливе пролонгування нервово-м'язової блокади, спричиненої атракурієм. При одночасному застосуванні бромокриптину можливе посилення допамінергічної дії бромокриптину. У пацієнтів, які отримують тамоксифен, при застосуванні варфарину виникає ризик розвитку загрозливої клінічної ситуації: можливі пролонгування протромбінового часу, гематурія, гематома. При одночасному застосуванні з мітоміцином підвищується ризик розвитку гемолітико-уремічного синдрому. Можливе зменшення концентрації тамоксифену в плазмі, що, мабуть, обумовлено індукцією ізоферменту CYP3A4 під дією рифампіцину. Естрогени можуть зменшувати терапевтичний ефект тамоксифену.Спосіб застосування та дозиРежим дозування встановлюють індивідуально, залежно від показань, стану пацієнта та застосовуваної схеми протипухлинної терапії.Запобіжні заходи та особливі вказівкиЗ обережністю застосовують при лейкопенії, тромбоцитопенії, гіперкальціємії, у пацієнтів з катарактою, гіперліпідемією. У процесі лікування слід регулярно контролювати картину периферичної крові (особливо кількість тромбоцитів); рівень кальцію та глюкози в крові; при тривалому застосуванні показано спостереження окуліста (кожні 3 місяці). Не слід поєднувати з препаратами, що містять гормони, особливо естрогени. При одночасному застосуванні з препаратами, що впливають на систему згортання крові, необхідна корекція дози тамоксифену. В ;експериментальних дослідженнях ;встановлено канцерогенну дію тамоксифену.Умови відпустки з аптекЗа рецептомВідео на цю тему
67 851,00 грн
67 803,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. Діюча речовина: Лапатінібу дитозилат моногідрат - 405,0 мг (у перерахунку на лапатініб - 250,0 мг); Допоміжні речовини: Целюлоза мікрокристалічна – 387,0 мг; Повідон К30 – 58,5 мг; Карбоксиметилкрохмаль натрію (тип А) – 40,5 мг; Магнію стеарат – 9,0 мг; Вода очищена1-qs; Оболонка таблетки: Опадрай* жовтий YS-1-12524-A (гіпромелоза - 17,23 мг; титану діоксид - 7,13 мг; барвник заліза оксид червоний (Е172) - 0,005 мг; барвник заліза оксид жовтий (Е172) - 0, 21 мг; макрогол-400 - 2,16 мг; полісорбат-80 - 0,27) - 27,0 мг. 1 - видаляється у процесі виробництва. По 10 таблеток у блістері із подвійної алюмінієвої фольги. Кожен блістер перфорований розділовою лінією на 2 частини. У кожній частині знаходиться по 5 таблеток. По 7 блістерів разом із інструкцією із застосування у картонній пачці. По 2 картонні пачки в груповій упаковці. У разі первинної, вторинної упаковки та здійснення контролю якості, що випускає, на виробничому прощадку "Глаксо Веллком С.А.": по 140 таблеток у флаконі з поліетилену високої щільності з пристроєм проти розтину дітьми. Флакон укупорений кришкою, що загвинчується, і забезпечений мембраною з паперу і алюмінієвої фольги, поліестеру і поліетилену. По 1 флакону разом з інструкцією із застосування у картонній пачці.Опис лікарської формиТаблетки овальної форми, двоопуклі, від світло-жовтого до жовтого кольору, вкриті плівковою оболонкою. Одна сторона пігулки гладка, на іншій вигравіруваний напис "GS XJG".Фармакотерапевтична групаПротипухлинний засіб. Зворотний інгібітор тирозинкінази.ФармакокінетикаВсмоктування Абсорбція лапатинібу після прийому внутрішньо неповна та варіабельна. Коефіцієнт варіабельності площі під фармакокінетичною кривою "концентрація - час" (AUC) становить від 50 до 100%. Лапатініб визначається в системному кровотоку в середньому через 0,25 годин (діапазон 0-1,5 год). Максимальна концентрація лапатинібу в плазмі (Сmaх) досягається приблизно через 4 години після прийому. Стах у рівноважному стані при щоденному прийомі 1250 мг становить у середньому 2,43 (1,57-3,77) мкг/мл, a AUC - 36,2 (23,4-56,0) мкг х год/мл. Системна експозиція лапатінібу збільшується при прийомі препарату одночасно з їжею. При прийомі з їжею з низьким (5% жиру або 500 калорій) або високим (50% жиру або 1000 калорій) вмістом жирів AUC зростає у 3 та 4 рази (Сmах – приблизно у 2,5 та 3 рази), відповідно. Розподіл Лапатініб має високий ступінь зв'язування (більше ніж 99%) з альбуміном та альфа1-кислим глікопротеїном плазми крові. Дослідження in vitro показали, що лапатініб є субстратом для переносників BCRP (білок резистентності раку молочної залози, ABCG2 - АТФ-зв'язуючий касетний транспортер G2) та Р-глікопротеїну (АВСВ1 АТФ-зв'язуючий касетний транспортер В1). Також in vitro лапатініб мав інгібуючий ефект щодо даних переносників. Клінічне значення цих ефектів і вплив на фармакокінетику інших препаратів, а також препаратів, що мають протипухлинну активність, поки що невідомо. Лапатініб незначно пригнічує транспортер органічних аніонів (ОАТ) або транспортер органічних катіонів (ОСТ). Метаболізм Лапатініб піддається інтенсивному метаболізму, головним чином, ізоферментами CYP3A4 та CYP3A5, меншою мірою ізоферментами CYP2C19 та CYP2C8 з утворенням різних окислених метаболітів. Лапатиніб у клінічно значущих концентраціях інгібує ізоферменти CYP3A та CYP2C8 in vitro. Лапатініб незначно пригнічує такі мікросомальні ферменти печінки: CYP1A2, CYP2C9, CYP2C19 та CYP2D6. У здорових добровольців, які отримують кетоконазол (інгібітор ізоферменту CYP3A4) у дозі 200 мг 2 рази на добу протягом 7 днів, системний розподіл лапатінібу збільшувався приблизно у 3,6 раза, період напіввиведення – у 1,7 раза. У здорових добровольців, які отримують карбамазепін (індуктор ізоферменту CYP3A4) у дозі 100 мг 2 рази на добу протягом 3 днів і 200 мг 2 рази на добу протягом 17 днів, системний розподіл лапатінібу знижувався на 72%. Виведення Період напіввиведення лапатінібу (Т 1/2) збільшується дозозалежно прийому одноразових доз. Рівноважний стан досягається через 6-7 діб прийому лапатінібу, Т1/2 рівноважного стану становить 24 години. Лапатініб в основному виводиться через кишечник: у середньому 27% (від 3% до 67%) у незміненому вигляді, менше 2% прийнятої дози виводиться нирками у незміненому вигляді та у вигляді метаболітів. Особливі групи пацієнтів Пацієнти з порушенням функції нирок Фармакокінетика лапатинібу у пацієнтів з порушенням функції нирок або пацієнтів, які перебувають на гемодіалізі, спеціально не вивчалась. Проте малоймовірний вплив порушення функції нирок на фармакокінетику лапатінібу, т.к. нирками виводиться менше 2% введеної дози (у вигляді лапатінібу та його метаболітів). Пацієнти з порушенням функції печінки Фармакокінетика лапатінібу вивчалася при помірних (n=8) та тяжких (n=4) порушеннях функції печінки. AUC лапатинібу після прийому одноразової дози 100 мг внутрішньо збільшується приблизно на 56 % та 85 % у пацієнтів з помірними та тяжкими порушеннями функції печінки відповідно. Призначати лапатініб пацієнтам із порушенням функції печінки необхідно з обережністю. Пацієнтам із тяжкою печінковою недостатністю в анамнезі рекомендується зниження дози лапатінібу. Необхідна відміна терапії лапатінібом, без подальшого відновлення його застосування, пацієнтам з тяжкою гепатотоксичністю, що розвинулася на фоні його застосування.ФармакодинамікаМеханізм дії Лапатініб - це новий оборотний, селективний інгібітор внутрішньоклітинної тирозинкінази, що зв'язується з EGFR (epidermal growth factor receptor, рецептор епідермального фактора росту, ErbBl) та HER2 (human epidermal growth factor receptor, рецептор епідермального фактора росту людини, ЕгЬВ2). Відрізняється від інших швидкооборотних інгібіторів тирозинкінази повільнішою дисоціацією з ErbB 1 і ЕrbВ2 рецепторами (період дисоціації 50% ліганду з ліганд-рецепторного комплексу становить приблизно 300 хв). Крім власної активності in vitro була показана адитивна активність лапатінібу та фторурацилу (активний метаболіт капецитабіну) при використанні комбінації на чотирьох лініях пухлинних клітин. Інгібуючий ефект оцінювався на оброблених трастузумабом клітинах. Комбінація лапатінібу та трастузумабу може забезпечити адитивний механізм дії, а також можливі непаралельні механізми подолання резистентності до анти-НЕR терапії. Лапатініб продемонстрував значну активність на лініях НЕR2-позитивних пухлинних клітин у середовищах, що містять трастузумаб, і в комбінації з трастузумабом виявляв у цих клітинних лініях синергічну дію. Ці результати демонструють відсутність перехресної резистентності між двома лігандами рецептора HER2 (ErbB2).Показання до застосуванняМісцево-поширений або метастатичний рак молочної залози з гіперекспресією HER2: у комбінації з капецитабіном у пацієнтів, які раніше отримували антрацикліни та таксани, у яких мало місце прогресування на фоні або після терапії трастузумабом, що призначалася з приводу метастатичного раку. Метастатичний рак молочної залози з гіперекспресією HER2: у комбінації з трастузумабом у пацієнтів з відсутністю експресії гормональних рецепторів, які мали місце прогресування на фоні або після терапії трастузумабом у комбінації з хіміотерапією, що призначалася з приводу метастатичного раку. Метастатичний рак молочної залози з гіперекспресією HER2 та експресією гормональних рецепторів: у комбінації з інгібітором ароматази у пацієнтів у постменопаузі.Протипоказання до застосуванняПідвищена чутливість до лапатинібу або будь-якого іншого компонента препарату. Вагітність та період годування груддю. Дитячий вік (відсутність досвіду застосування). З обережністю: Стани, які можуть призводити до лівошлуночкової недостатності. Порушення функції печінки помірного або тяжкого ступеня (7 балів та більше за шкалою Чайлд-П'ю). Вік старше 65 років. Тяжка ниркова недостатність. Слід уникати одночасного прийому індукторами або потужними інгібіторами ізоферменту CYP3A4 грейпфрутовим соком. Одночасний прийом із помірними інгібіторами ізоферменту CYP3A4. Слід уникати одночасного прийому з лікарськими препаратами, що є субстратами ізоферментів CYP3A4 та CYP2C8 з вузьким терапевтичним діапазоном. Слід уникати одночасного прийому з лікарськими засобами, що підвищують pH шлункового соку (зниження розчинності та абсорбції лапатінібу).Вагітність та лактаціяФертильність Немає даних. Вагітність Не проводилося відповідних та добре контрольованих досліджень лапатинібу за участю вагітних жінок. Вплив лапатінібу на плід невідомий. Жінки репродуктивного віку повинні використовувати надійні засоби контрацепції, а також уникати настання вагітності під час лікування лапатінібом. Лапатініб не мав тератогенних властивостей у дослідженнях на вагітних щурах і кроликах, але, водночас, був причиною виникнення деяких порушень у розвитку при застосуванні в дозах, токсичних для матері. Період грудного вигодовування Невідомо, чи виділяється лапатініб у грудне молоко. У зв'язку з тим, що багато препаратів надходять у грудне молоко, під час терапії лапатинибом рекомендується припинити грудне вигодовування через можливе виникнення характерних небажаних реакцій у немовляти.Побічна діяБезпека лапатінібу оцінювалася в ході клінічних досліджень як при монотерапії, так і при застосуванні у комбінації з трастузумабом, капецитабіном та летрозолом. Післяреєстраційні дані відповідають даним, отриманим в ході клінічних досліджень. Небажані явища, представлені нижче, перераховані відповідно до ураження органів, систем органів та частоти народження. Частота народження визначається таким чином: дуже часто (≥ 1/10), часто (≥ 1/100 та < 1/10), нечасто (≥ 1/1 000 та < 1/100), рідко (≥ 1/10 000 та <1/1000), дуже рідко (<1/10000, включаючи окремі випадки). Монотерапія лапатінібом Порушення з боку обміну речовин та харчування - Дуже часто: анорексія. Порушення з боку серця: Часто: зниження ФВЛШ відзначалося приблизно у 1% пацієнтів, які отримували лапатініб, і протікало безсимптомно більш ніж у 70% випадків. Після відміни лапатинібу, більш ніж у 70% випадків спостерігалися нормалізація або покращення з боку ФЗЛШ. Симптомне зниження ФВЛШ спостерігалося приблизно у 0,3% пацієнтів, які отримували лапатініб. Небажані явища, що спостерігалися при цьому, включали задишку, серцеву недостатність, серцебиття. Порушення з боку дихальної системи, органів грудної клітки та середостіння – Нечасто: інтерстиційна хвороба легень/пневмоніт. Порушення з боку шлунково-кишкового тракту - Дуже часто: діарея (яка може призводити до дегідратації, однак, у більшості випадків діарея 1-го або 2-го ступеня не призводила до відміни препарату), нудота, блювання. Порушення з боку печінки та жовчовивідних шляхів - Нечасто: гіпербілірубінемія, гепатотоксичність. Підвищення концентрації білірубіну можливе внаслідок пригнічення лапатинибом кон'югації в печінці ОАТР1В1 (поліпептид, що переносить органічні аніони1В1) або пригнічення виділення білірубіну з жовчю за допомогою Р-глікопротеїну або BCRP. Порушення з боку шкіри та підшкірних тканин - Дуже часто: висип (включаючи акнеформний дерматит, що в більшості випадків проходить, що не вимагає відміни препарату); Часто: ураження нігтів, включаючи пароніхію. Порушення з боку імунної системи: - Рідко: реакції гіперчутливості, включаючи анафілаксію. Загальні розлади та порушення у місці введення - Дуже часто: слабкість. Призначення лапатінібу у комбінації з капецитабіном Додатково до небажаних явищ, що спостерігалися на фоні монотерапії лапатінібом, наступні небажані явища спостерігалися на фоні застосування лапатинібу в комбінації з капецитабіном з частотою вище 5% порівняно з монотерапією капецитабіном. Порушення з боку шлунково-кишкового тракту Дуже часто: диспепсія. Порушення з боку шкіри та підшкірних тканин - Дуже часто: сухість шкіри. Небажані явища, що спостерігалися при застосуванні лапатінібу в комбінації з капецитабіном з тією ж частотою народження, що і при монотерапії капецитабіном. Порушення з боку шлунково-кишкового тракту Дуже часто: стоматит, запор, біль у животі. Порушення з боку шкіри та підшкірних тканин - Дуже часто: долонно-підошовний синдром. Порушення з боку скелетно-м'язової та сполучної тканини - Дуже часто: біль у кінцівках, біль у спині. Порушення з боку нервової системи: - Часто: головний біль. Порушення з боку психіки - Дуже часто: безсоння. Загальні розлади та порушення у місці введення - Дуже часто: запалення слизової оболонки рота. Призначення лапатінібу у комбінації з трастузумабом При застосуванні лапатінібу в комбінації з трастузумабом додаткових небажаних явищ, пов'язаних з лапатінібом, не було зазначено. Спостерігалася підвищена частота кардіотоксичності. Проте дані явища характером і тяжкості були аналогічні раніше спостеріганим явищам у програмі клінічних досліджень лапатиниба. Призначення лапатінібу у комбінації з летрозолом Додатково до небажаних явищ, що спостерігаються на фоні монотерапії лапатінібом, наступні небажані явища спостерігалися при застосуванні лапатінібу в комбінації з летрозолом із частотою понад 5 % порівняно з монотерапією летрозолом. Порушення з боку дихальної системи, органів грудної клітки та середостіння - Дуже часто: носова кровотеча. Порушення з боку шкіри та підшкірних тканин - Дуже часто: алопеція, сухість шкіри.Взаємодія з лікарськими засобамиІнгібітори або індуктори ізоферменту CYP3A можуть впливати на фармакокінетику лапатінібу. При одночасному застосуванні лапатинібу та деяких інгібіторів ізоферменту CYP3A4 (наприклад, кетоконазолу, ітраконазолу, грейпфрутового соку) необхідно дотримуватись обережності та ретельно спостерігати за клінічним станом пацієнта та можливими небажаними явищами. При необхідності одночасного застосування пацієнтом потужного інгібітору ізоферменту CYP3A4 необхідно зменшити дозу лапатінібу до 500 мг на добу, розраховану таким чином, щоб скоригувати AUC лапатінібу до величини, яка відповідає застосуванню лапатінібу без інгібіторів. Однак нині немає клінічних даних про застосування лапатинібу при такій корекції дози у пацієнтів, які отримують потужний інгібітор ізоферменту CYP3A4. Після відміни потужного інгібітора,тільки після виведення його з організму, приблизно через 1 тиждень слід знову збільшувати дозу лапатінібу до рекомендованої. При одночасному застосуванні лапатинібу та відомих індукторів ізоферменту CYP3A4 (наприклад, рифампіцину, карбамазепіну, фенітоїну, звіробою продірявленого) необхідно дотримуватися обережності та ретельно спостерігати за клінічним станом пацієнта та можливими небажаними явищами. При необхідності одночасного застосування пацієнтом потужного індуктора ізоферменту CYP3A4 дозу лапатінібу необхідно підбирати, ґрунтуючись на переносимості, поступово підвищуючи її з 1250 мг/добу до 4500 мг/добу або з 1500 мг/добу до 5500 мг/добу. Ця доза розраховується так, щоб скоригувати AUC лапатінібу до величини, що відповідає застосуванню лапатінібу без індукторів CYP3A4. Однак нині немає клінічних даних про застосування лапатинібу у пацієнтів, які отримують сильний індуктор ізоферменту CYP3A4. Після відміни потужного індуктора ізоферменту,Тільки приблизно через 2 тижні слід знову зменшити дозу лапатінібу до рекомендованої. Розчинність лапатінібу залежить від pH. Слід уникати супутнього застосування речовин, що збільшують pH шлункового соку, оскільки розчинність та абсорбція лапатінібу може зменшуватися. Раніше лікування інгібітором протонної помпи (наприклад, езомепразолом) знижувало активність лапатінібу в середньому на 27% (у межах від 6% до 49%). Цей ефект зменшується зі збільшенням віку приблизно від 40 до 60 років. Тому слід з обережністю призначати лапатініб пацієнтам, які приймали інгібітори протонної помпи.оскільки розчинність та абсорбція лапатінібу може зменшуватися. Раніше лікування інгібітором протонної помпи (наприклад, езомепразолом) знижувало активність лапатінібу в середньому на 27% (у межах від 6% до 49%). Цей ефект зменшується зі збільшенням віку приблизно від 40 до 60 років. Тому слід з обережністю призначати лапатініб пацієнтам, які приймали інгібітори протонної помпи.оскільки розчинність та абсорбція лапатінібу може зменшуватися. Раніше лікування інгібітором протонної помпи (наприклад, езомепразолом) знижувало активність лапатінібу в середньому на 27% (у межах від 6% до 49%). Цей ефект зменшується зі збільшенням віку приблизно від 40 до 60 років. Тому слід з обережністю призначати лапатініб пацієнтам, які приймали інгібітори протонної помпи. Лапатініб інгібує in vitro ізофермент CYP3A4 у клінічно значущих концентраціях. Одночасне застосування лапатинібу з перорально призначеним мідазоламом призводить до підвищення AUC мідазоламу приблизно на 45%. При внутрішньовенному введенні мідазоламу не було клінічно значущого підвищення AUC. Необхідна обережність при одночасному застосуванні лапатінібу з перорально призначеними препаратами з вузьким терапевтичним діапазоном, які є субстратами ізоферменту CYP3A4. Лапатініб інгібує CYP2C8 in vitro у клінічно значущих концентраціях. Слід з обережністю застосовувати лапатініб при одночасному застосуванні з препаратами з вузьким терапевтичним діапазоном, які є субстратами CYP2C8. Одночасне застосування лапатінібу з паклітакселом підвищує вплив паклітакселу на 23% у зв'язку з інгібуванням лапатінібу CYP2C8 та/або Р-глікопротеїну (Pgp). Підвищення частоти народження та вираженості діареї та нейтропенії спостерігалося при використанні комбінації лапатінібу та паклітакселу у клінічних дослідженнях. Рекомендується з обережністю застосовувати лапатініб одночасно з паклітакселом. Одночасне застосування лапатінібу з доцетакселом не мало значного впливу на AUC або Сmах будь-яких активних речовин. Однак відзначалося підвищення частоти виникнення спричиненої доцетакселом нейтропенії. Одночасне застосування лапатінібу з іринотеканом (при введенні в рамках схеми лікування FOLFIRI) призводило до підвищення AUC активного метаболіту іринотекану, SN-38, приблизно на 40%. Точний механізм цієї взаємодії невідомий. Рекомендується з обережністю застосовувати лапатініб одночасно з іринотеканом. Лапатініб є субстратом для транспортних білків Pgp та BCRP. Інгібітори та індуктори даних білків можуть змінювати активність та/або розподіл лапатінібу. Лапатініб пригнічує транспортний білок Pgp in vitro у клінічно значущих концентраціях. Одночасне застосування лапатінібу з дигоксином призводить до підвищення AUC дигоксину приблизно на 98%. Слід з обережністю застосовувати лапатініб при одночасному застосуванні з препаратами з вузьким терапевтичним діапазоном, які є субстратами PgP. Лапатиніб пригнічує транспортні білки BCRP та ОАТР1В1 in vitro. Клінічне значення цих ефектів не вивчалося, але не виключено, що лапатініб може впливати на фармакокінетику субстратів BCRP (наприклад, топотекану) та ОАТР1В1 (наприклад, розувастатину). Застосування лапатінібу у комбінації з капецитабіном, летрозолом або трастузумабом не впливає на фармакокінетичні параметри цих препаратів. Біодоступність лапатінібу залежить від їди.Спосіб застосування та дозиПрепарат Тайверб приймають за 1 годину до їди або через 1 годину після їжі. Добову дозу, що рекомендується, не можна ділити на прийоми. Пропущені дози лапатинибу не поповнюються, тобто. приймати пропущені дози, зменшуючи інтервали між прийомами, не слід. Місцево-поширений або метастатичний рак молочної залози з гіперекспресією HER2 У комбінації з капецитабіном Рекомендована доза лапатинібу становить 1250 мг (п'ять таблеток) одноразово на добу, щодня у комбінації з капецитабіном. Рекомендована доза капецитабіну - 2000 мг/м2 на добу, в 2 прийоми (кожні 12 годин) щодня з 1 по 14 день кожного 21 денного циклу терапії. Рекомендується приймати капецитабін з їжею або протягом 30 хв після їди. У комбінації з трастузумабом Рекомендована доза лапатінібу становить 1000 мг (чотири таблетки) одноразово на добу, щодня у комбінації з трастузумабом. Рекомендована доза трастузумабу – 4 мг/кг у вигляді внутрішньовенної навантажувальної дози, потім 2 мг/кг внутрішньовенно один раз на тиждень. Гормон-рецептор-позитивний метастатичний рак молочної залози з гіперекспресією HER2 Рекомендована доза лапатинібу становить 1500 мг (шість таблеток) одноразово на добу, щодня у комбінації з інгібітором ароматази. Рекомендована доза летрозолу (одного з можливих препаратів - інгібіторів ароматазу) при прийомі в комбінації з лапатінібом становить 2,5 мг одноразово на добу, щодня. Якщо лапатініб призначений у комбінації з іншим інгібітором ароматази, необхідно вивчити режим дозування відповідного препарату цієї групи. Припинення прийому лапатинібу або зменшення дози (усі показання) Порушення з боку серцево-судинної системи Лікування лапатинибом має бути припинено у разі появи симптомів зниження фракції викиду лівого шлуночка (ФВЛШ) до 3 ступеня або більше (згідно з загальним критерієм токсичності Національного онкологічного інституту США) або у разі зниження нижче за межу допустимої норми. Лікування лапатинібом може бути відновлено не раніше, ніж через 2 тижні в меншій дозі (зменшеної з 1000 мг на добу до 750 мг на добу при призначенні комбінації з трастузумабом, з 1250 мг на добу до 1000 мг на добу при призначенні комбінації з капецитабіном або с 1500 мг на добу до 1250 мг на добу при призначенні з інгібітором ароматази), якщо ФВЛШ знаходиться в межах норми, і у пацієнта відсутні симптоми серцевої недостатності. За наявними даними, більшість випадків зниження ФВЛШ відбувається протягом перших 12 тижнів лікування,проте поки що недостатньо даних про тривалий вплив лапатінібу. Інтерстиціальна хвороба легень та/або пневмоніти Лікування лапатінібом має бути припинено у разі появи легеневих симптомів, що свідчать про розвиток інтерстиціальної хвороби легень та/або пневмоніту 3-го ступеня або вище (відповідно до загальних критеріїв токсичності Національного онкологічного інституту США). Діарея Лікування лапатінібом повинно бути призупинено у пацієнтів з діареєю 3-го ступеня, або 1-го або 2-го ступеня з ускладненими симптомами (згідно з загальним критерієм токсичності Національного онкологічного інституту США) (спастичні болі в животі від помірного до тяжкого ступеня, нудота або блювання. 2-го ступеня або вище (відповідно до загальних критеріїв токсичності Національного онкологічного інституту США), зниження працездатності, лихоманка, сепсис, нейтропенія, виражені кровотечі або зневоднення). Лікування лапатинібом може бути відновлено в нижчій дозі (зниження з 1000 мг на добу до 750 мг на добу, з 1250 мг на добу до 1000 мг на добу або з 1500 мг на добу до 1250 мг на добу) якщо вираженість діареї зменшилася до 1 -й ступеня та нижче.Лікування лапатінібом має бути повністю припинено у пацієнтів з діареєю 4-го ступеня (відповідно до загальних критеріїв токсичності Національного онкологічного інституту США). Інші прояви токсичності препарату Рішення про припинення лікування або перерву в лікуванні препаратом може бути прийняте, коли вираженість токсичних ефектів, що розвиваються, вища або дорівнює 2-му ступеню (відповідно до загальних критеріїв токсичності Національного онкологічного інституту США). Лікування може бути відновлено з дози 1000мг/сут при призначенні в комбінації з трастузумабом, 1250мг/сут при призначенні в комбінації з капецитабіном або 1500 мг/сут при призначенні в комбінації з інгібітором ароматази, якщо вираженість токсичних ефектів нижче . У разі повторного виникнення токсичних ефектів доза лапатинібу повинна бути знижена з 10000 мг добу до 750 мг на добу при призначенні в комбінації з трастузумабом,з 1250 мг на добу до 1000 мг на добу при призначенні в комбінації з капецитабіном або з 1500 мг на добу до 1250 мг на добу при призначенні в комбінації з інгібітором ароматази. Особливі групи пацієнтів Діти Немає досвіду застосування. Пацієнти похилого віку Недостатньо даних про застосування лапатінібу у пацієнтів старше 65 років. Пацієнти з порушенням функції нирок Немає досвіду застосування лапатинібу у пацієнтів з тяжкими порушеннями функції нирок, однак малоймовірно, що буде потрібна корекція режиму дозування у зв'язку з тим, що менше 2% введеної дози виводиться нирками. Пацієнти з порушенням функції печінки Лапатініб метаболізується у печінці. Помірні та тяжкі порушення функції печінки асоційовані з підвищенням системної експозиції на 56 % та 85 % відповідно. Слід з обережністю призначати лапатініб пацієнтам із порушенням функції печінки. У пацієнтів з тяжкими порушеннями функції печінки (клас С за шкалою Чайлд-П'ю) необхідно знижувати дозу лапатінібу. Зменшення дози з 1250 мг на добу до 750 мг на добу (при призначенні в комбінації з капецитабіном) або з 1500 мг на добу до 1 ТОВ мг на добу (при застосуванні в комбінації з інгібітором ароматази) у таких пацієнтів призводить до нормалізації AUC. При розвитку тяжких проявів гепатотоксичності під час застосування лапатінібу необхідно відмінити препарат, повторне призначення неприпустимо.ПередозуванняНе існує специфічного антидоту для інгібування EGFR (ERBB1) та/або HER2/neu (ERBB2) фосфорилювання тирозину. Максимальна добова доза у клінічних дослідженнях становила 1800 мг. У клінічних дослідженнях було показано, що частіший прийом препарату може призводити до підвищення концентрацій лапатінібу в сироватці крові, тому не слід приймати пропущені дози, зменшуючи інтервали між прийомами. Прийом препарату необхідно відновлювати, починаючи з наступної запланованої добової дози. Симптоми Безсимптомні та симптоматичні ознаки передозування відзначалися у пацієнтів, які приймали лапатініб. Символи, що спостерігалися, включали наслідки, пов'язані з побічними діями лапатинібу, і в деяких випадках виразка шкіри, синусову тахікардію (проте, з нормальною ЕКГ) та/або ураження слизової оболонки. Лікування Симптоматична терапія. Виведення лапатиніпу нирками незначне у зв'язку з високим зв'язком з білками плазми. Тому очікується, що гемодіаліз буде неефективним для посилення виведення лапатінібу. Подальше лікування слід проводити за клінічними показаннями або за рекомендаціями національного токсикологічного центру, якщо є.Запобіжні заходи та особливі вказівкиЛікування лапатінібом слід проводити лише під контролем спеціаліста, який має досвід застосування протипухлинних препаратів. Кардіотоксичність Застосування лапатінібу супроводжувалося зниженням ФВЛШ. Перед початком лікування необхідно обов'язково визначати ФВЛШ, щоб переконатися, що ФВЛШ знаходиться у допустимих межах. Під час лікування лапатинібом контроль ФВЛШ повинен бути продовжений, щоб не пропустити зниження за межі допустимих значень. Невелике, залежне від концентрації, збільшення інтервалу QTc спостерігали у неконтрольованому відкритому дослідженні з підвищенням дози лапатінібу у пацієнтів з поширеним пухлинним процесом. Слід дотримуватися обережності при призначенні лапатінібу пацієнтам, у яких вже є або може виникнути подовження інтервалу QTc, включаючи пацієнтів з гіпокаліємією або гіпомагніємією, уродженим синдромом подовженого інтервалу QT; пацієнтів, які приймають антиаритмічні препарати або інші лікарські засоби,які призводять до подовження інтервалу QT. Перед початком застосування лапатінібу слід усунути гіпокаліємію, гіпокальціємію або гіпомагніємію. Інтерстиційна хвороба легень та пневмоніт Є повідомлення про випадки розвитку інтерстиціальної хвороби легень та пневмоніту у зв'язку з прийомом лапатінібу. Пацієнти повинні бути під наглядом фахівця для виключення виникнення легеневих симптомів, що свідчать про розвиток інтерстиціальної хвороби легень та/або пневмоніту. Діарея Є повідомлення про випадки діареї, у тому числі діареї важкого ступеня при лікуванні лапатінібом. Діарея може мати важкий характер, були описані випадки зі смертельним результатом. Як правило, діарея виникала на ранніх етапах лікування лапатінібом, при цьому майже половина таких пацієнтів діарея виникала протягом перших 6 днів. Діарея зазвичай триває 4-5 днів. Лапатініб-індукована діарея проявляється, як правило, легкою мірою; діарея 3-го та 4-го ступеня (відповідно до загальних критеріїв токсичності Національного онкологічного інституту США) спостерігається менш ніж у 10 % і менш ніж у 1 % пацієнтів, відповідно. Раннє виявлення та своєчасне лікування мають велике значення для оптимального контролю діареї. Пацієнтів необхідно проінструктувати про те, що вони негайно повинні повідомляти про будь-які симптоми порушення кишечника.Рекомендується своєчасне лікування діареї протидіарейними засобами (наприклад, лоперамідом) після першого випадку неоформленого випорожнення. При діареї тяжкого ступеня може знадобитися призначення електролітів і рідини для підтримки адекватного водно-сольового обміну (перорально або внутрішньовенно), використання антибіотиків, таких як фторхінолони (особливо, якщо діарея триває більше 24 годин; якщо спостерігається лихоманка або нейтропенія 3-й або 4-й й ступеня), зупинення прийому або відміна препарату.таких як фторхінолони (особливо, якщо діарея триває більше 24 годин; якщо спостерігається лихоманка або нейтропенія 3-го або 4-го ступеня), зупинення прийому або відміна препарату.таких як фторхінолони (особливо, якщо діарея триває більше 24 годин; якщо спостерігається лихоманка або нейтропенія 3-го або 4-го ступеня), зупинення прийому або відміна препарату. Контрацепція Під час терапії лапатінібом та як мінімум протягом 3-х місяців після її закінчення необхідно використовувати надійні методи контрацепції. Гепатотоксичність Прояви гепатотоксичності (активність аланінамінотрансферази (АЛТ) або аспартатамінотрансферази (ACT), що перевищують верхню межу норми в 3 рази; вміст загального білірубіну, що перевищує верхню межу норми в 1,5 рази) спостерігалися в клінічних дослідженнях (менше 1% пацієнтів) та в період . Гепатотоксичність може бути тяжкою. Випадки з летальним результатом були зареєстровані, хоча причинно-наслідковий зв'язок з прийомом лапатінібу не було встановлено. Гепатотоксичність може виникати від декількох днів до декількох місяців після початку терапії. Необхідно проводити контроль лабораторних показників функції печінки (трансамінази, білірубіну та лужної фосфатази) до початку терапії, далі кожні 4-6 тижнів протягом курсу лікування та за клінічними показаннями.При виникненні тяжкого ступеня порушення функції печінки необхідно відмінити лапатініб, повторне призначення препарату неприпустимо. Пацієнти, носії алелів HLA DQA1*02:01 та DRB1*07:01, мають підвищений ризик виникнення гепатотоксичності, пов'язаний із застосуванням лапатінібу. У пацієнтів, які застосовували лапатініб як монотерапію, загальний ризик розвитку тяжкого ступеня порушення функції печінки (АЛТ більш ніж у 5 разів вищий за межі норми, 3-й ступінь (відповідно до загальних критеріїв токсичності Національного онкологічного інституту США)) був вищим (близько 8 %) у носіїв DQA1 *02:01 та DRB1*07:01, ніж у не носіїв (0,5%). Носіння алелі HLA властиве (від 15% до 25%) європеоїдної, азіатської, африканської та латиноамериканської популяцій, але нижче (1%) у японській популяції. При призначенні лапатінібу пацієнтам із наявними порушеннями функції печінки тяжкого ступеня в анамнезі рекомендовано застосування лапатінібу у зниженій дозі. У пацієнтів з вираженою гепатоксичністю, що виникла під час терапії, необхідно відмінити лапатініб та не відновлювати його застосування. Одночасне застосування інгібіторів або індукторів CYP3A4 Необхідно обережно призначати лапатініб разом з інгібіторами або індукторами ізоферменту CYP3A4 через ризик підвищення або зниження (відповідно) системного впливу лапатінібу. Вплив на здатність до керування автотранспортом та управління механізмами Вплив на здатність керувати транспортними засобами та займатися іншими видами діяльності, що вимагають підвищеної концентрації уваги та швидкості психомоторних реакцій, не вивчалося. З механізму дії лапатиниба, не можна припустити несприятливий вплив препарату такі види діяльності. Однак слід брати до уваги загальний стан пацієнта та профіль побічних дій лапатінібу, необхідно дотримуватися обережності при керуванні транспортними засобами та заняттями іншими потенційно небезпечними видами діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаВ 1 таблетці міститься активна речовина: тамоксифену цитрат 30.4 мг, що еквівалентно вмісту тамоксифену 20 мг. У упаковці 30 штук.Фармакотерапевтична групаПротипухлинний засіб. Антиестроген. Блокує рецептори естрогенів і, таким чином, гальмує прогресування пухлинного захворювання, що стимулюється естрогенами.ФармакокінетикаТамоксифен метаболізується у печінці, піддається кишково-печінковій рециркуляції. Виводиться із жовчю у вигляді метаболітів.Клінічна фармакологіяАнтиестрогенний препарат із протипухлинною дією.Показання до застосуванняРак молочної залози у жінок у менопаузі, рак грудної залози у чоловіків після кастрації, рак нирки, меланома (що містить естрогенні рецептори), рак яєчників; рак передміхурової залози при резистентності до інших лікарських засобів.Вагітність та лактаціяТамоксифен протипоказаний для застосування при вагітності. При необхідності застосування в період лактації слід припинити вигодовування груддю. В експериментальних дослідженнях встановлено тератогенну дію тамоксифену.Побічна діяЗ боку травної системи: нудота, блювання, підвищення активності печінкових трансаміназ; в окремих випадках – жирова інфільтрація печінки, холестаз, гепатит. З боку ЦНС: рідко – депресія, запаморочення, біль голови, ретробульбарний неврит. З боку органу зору: рідко – ретинопатія, кератопатія, катаракта. З боку системи кровотворення: рідко – тромбоцитопенія, лейкопенія. З боку ендокринної системи: у жінок – гіперплазія ендометрію, вагінальні кровотечі, припливи, збільшення маси тіла; у чоловіків – імпотенція, зниження лібідо. Серцево-судинна система: набряки, тромбоемболія, флебіт. Дерматологічні реакції: алопеція, висипання, свербіж. Інші: біль у кістках та вогнищах ураження, підвищення температури тіла.Взаємодія з лікарськими засобамиПри одночасному застосуванні з похідними антикоагулянтами кумарину підвищується ризик посилення антикоагулянтної дії; з цитостатиками – можливе підвищення ризику тромбоутворення. При одночасному застосуванні з алопуринолом можлива гепатотоксична дія; з аміноглутетімідом – зменшення концентрації тамоксифену у плазмі, мабуть, внаслідок підвищення його метаболізму. У пацієнтів, які отримують тамоксифен, можливе пролонгування нервово-м'язової блокади, спричиненої атракурієм. При одночасному застосуванні бромокриптину можливе посилення допамінергічної дії бромокриптину. У пацієнтів, які отримують тамоксифен, при застосуванні варфарину виникає ризик розвитку загрозливої клінічної ситуації: можливі пролонгування протромбінового часу, гематурія, гематома. При одночасному застосуванні з мітоміцином підвищується ризик розвитку гемолітико-уремічного синдрому. Можливе зменшення концентрації тамоксифену в плазмі, що, мабуть, обумовлено індукцією ізоферменту CYP3A4 під дією рифампіцину. Естрогени можуть зменшувати терапевтичний ефект тамоксифену.Спосіб застосування та дозиРежим дозування встановлюють індивідуально, залежно від показань, стану пацієнта та застосовуваної схеми протипухлинної терапії.Запобіжні заходи та особливі вказівкиЗ обережністю застосовують при лейкопенії, тромбоцитопенії, гіперкальціємії, у пацієнтів з катарактою, гіперліпідемією. У процесі лікування слід регулярно контролювати картину периферичної крові (особливо кількість тромбоцитів); рівень кальцію та глюкози в крові; при тривалому застосуванні показано спостереження окуліста (кожні 3 місяці). Не слід поєднувати з препаратами, що містять гормони, особливо естрогени. При одночасному застосуванні з препаратами, що впливають на систему згортання крові, необхідна корекція дози тамоксифену. В експериментальних дослідженнях встановлено канцерогенну дію тамоксифену.Умови відпустки з аптекЗа рецептомВідео на цю тему
5 017,00 грн
248,00 грн
Склад, форма випуску та упаковкаЛіофілізат - 1 фл. Активна речовина: темозоломід 100 мг; Допоміжні речовини: маніітол 600,0 мг, треонін 160,0 мг, полісорбат-80 120,0 мг, цитрату натрію дигідрат 235,2 мг, хлористоводнева кислота концентрована 160,0 мг. Ліофілізат для приготування розчину для інфузій, еквівалентний 100 мг діючої речовини, у флакон з безбарвного скла типу I (Євр. Фарм.) місткістю 100 мл, закупорений гумовою пробкою та алюмінієвим обтискним ковпачком з пластиковим клаптиком. По I флакону разом з інструкцією та застосування в картонну пачку.Опис лікарської формиЛіофілізувальний порошок білого з рожевим відтінком кольору, що не містить механічних включень.Фармакотерапевтична групаАлкілююча, протипухлинна.ФармакокінетикаТемодал після прийому внутрішньо швидко всмоктується і так само швидко виводиться з організму з сечею. Темодал швидко проникає через гематоенцефалічний бар'єр і потрапляє в спинно-мозкову рідину. Cmax у плазмі досягається в середньому через 0,5-1,5 год (найраніше - через 20 хв) після прийому препарату. T1/2 із плазми становить приблизно 1,8 год. Кліренс, обсяг розподілу у плазмі та T1/2 не залежать від дози. Темодал слабо зв'язується з білками (10-20%). Після перорального прийому Темодала середній рівень виведення з фекаліями протягом 7 днів становив 0,8%, що свідчить про повне всмоктування препарату. Основний шлях виведення Темодала - через нирки. Через 24 години після перорального прийому приблизно 5-10% дози визначається в незміненому вигляді в сечі; решта виводиться у вигляді 4-аміно-5-імідазол-карбоксаміду гідрохлориду (АІК), темозоломідової кислоти або неідентифікованих полярних метаболітів. Прийом Темодала разом із їжею викликає зниження Cmax на 33% та зменшення AUC на 9%. Кліренс препарату в плазмі не залежить від віку, функції нирок або вживання тютюну. Фармакокінетичний профіль препарату у хворих з порушенням функції печінки слабкого або помірного ступеня такий самий, як у осіб з нормальною функцією печінки. У дітей показник AUC вищий, ніж у дорослих. Максимальна доза (МПД), що переноситься, у дітей і дорослих виявилася однаковою і склала 1000 мг/м2 на один цикл лікування.ФармакодинамікаПри попаданні в системну циркуляцію, при фізіологічних значеннях рН піддається швидкому хімічному перетворенню з утворенням активної сполуки - монометилтріазеноімідазолкарбоксаміду (МТІК). Вважається, що цитотоксичність МТІК обумовлена в першу чергу алкілуванням гуаніну в положенні O6 і додатковим алкілуванням в положенні N7. Очевидно, цитотоксичні ушкодження, що виникають внаслідок цього, включають (запускають) механізм аберантного відновлення метилового залишку.Показання до застосуванняВперше виявлена мультиформна гліобластома - комбіноване лікування з променевою терапією з наступною ад'ювантною монотерапією. Злоякісна гліома (мультиформна гліобластома або анапластична астроцитома), за наявності рецидиву або прогресування захворювання після стандартної терапії. Поширена метастазуюча злоякісна меланома - як терапевтичний засіб першого ряду.Протипоказання до застосуванняпідвищена чутливість до темозоломіду або до інших компонентів препарату, а також до дакарбазину (ДТІК); виражена мієлосупресія; вагітність; період лактації; дитячий вік до 3 років (рецидивна або прогресуюча злоякісна гліома) або до 18 років (вперше виявлена мультиформна гліобластома або злоякісна меланома); рідкісні спадкові захворювання, такі як непереносимість галактози, дефіцит лактази або глюкозо-галактозна мальабсорбція. З обережністю: літній вік (старше 70 років); виражена ниркова чи печінкова недостатність.Вагітність та лактаціяДослідження застосування препарату Темодал у вагітних не проводилося. При проведенні доклінічних досліджень на щурах та кроликах, які отримували Темодал у дозі 150 мг/м2, було відзначено тератогенну дію та токсичну дію препарату на плід. У зв'язку з цим Темодал не рекомендується призначати під час вагітності. Невідомо, чи виділяється Темодал з грудним молоком. Під час лактації слід відмовитися від грудного вигодовування або прийому препарату.Побічна діяВперше виявлена мультиформна гліобластома (дорослі пацієнти). У таблиці 1 вказані побічні ефекти, зазначені при лікуванні пацієнтів з вперше виявленою мультиформною гліобластомою під час комбінованої та ад'ювантної фаз лікування під час клінічних випробувань (причинно-наслідковий зв'язок між прийомом препарату та побічними ефектами не було встановлено). Розподіл за частотою побічних ефектів здійснено відповідно до наступної градації: дуже часто – більше 10%, часто – більше 1% – менше 10%, іноді – більше 0,1% – менше 1%. Система організму Частота реакції Характер реакції комбінована фаза лікування (з променевою терапією) n=288 ад'ювантна фаза лікування n=224 Механізми опірності інфекцій часто кандидоз ротової порожнини, herpes simplex, фарингіт, ранова інфекція, інша інфекція кандидоз порожнини рота, інша інфекція іноді herpes simplex, herpes zoster, грипоподібні симптоми Кров та лімфатична система часто лейкопенія, лімфопенія, нейтропенія, тромбоцитопенія анемія, фебрильна нейтропенія, лейкопенія, тромбоцитопенія іноді анемія, фебрильна нейтропенія лімфоспіння, петехії Серцево-судинна система часто набряки, в т.ч. набряки ніг, крововиливу набряки ніг, крововиливи, тромбоз глибоких вен іноді серцебиття, підвищення артеріального тиску, мозковий крововилив набряки, в т.ч. периферичні, емболія легеневої артерії Органи дихання часто кашель, задишка кашель, задишка іноді пневмонія, інфекція верхніх дихальних шляхів, закладеність носа пневмонія, інфекція верхніх дихальних шляхів, синусит, бронхіт Ендокринна система іноді кушінгоїд кушінгоїд Нервова система дуже часто головний біль головний біль, судоми часто занепокоєння, емоційна лабільність, безсоння, запаморочення, розлад рівноваги, порушення концентрації уваги, сплутаність та пригнічення свідомості, судоми, погіршення пам'яті, нейропатія, парестезії, сонливість, розлад мови, тремор занепокоєння, депресія, емоційна лабільність, безсоння, запаморочення, порушення рівноваги, порушення концентрації уваги, сплутаність свідомості, розлад мови, геміпарез, погіршення пам'яті, неврологічні розлади (неуточнені), нейропатія, парестезії, сонливість, тремор іноді апатія, поведінкові розлади, депресія, галюцинації, порушення сприйняття, екстрапірамідні розлади, порушення ходи, геміпарез, гіперестезія, гіпестезія, неврологічні розлади (неуточнені), епілептичний статус, парозмія, спрага галюцинації, амнезія, порушення ходи, геміплегія, гіперестезія, порушення з боку органів чуття Шкіра та підшкірна клітковина, молочні залози дуже часто алопеція, висип алопеція, висип часто дерматит, сухість шкіри, еритема, свербіж шкіри, набряк обличчя сухість, свербіж шкіри іноді реакції фотосенсибілізації, порушення пігментації, ексфоліація еритема, порушення пігментації, підвищена пітливість, біль у молочній залозі, набряк обличчя Опорно-руховий апарат часто артралгія, м'язова слабкість артралгія, м'язово-скелетні болі, міалгія, м'язова слабкість іноді біль у спині, м'язово-скелетні болі, міалгія, міопатія біль у спині, міопатія Органи зору часто нечіткість зору нечіткість зору, диплопія, обмеження полів зору іноді біль у оці, геміанопсія, порушення зору, зниження гостроти зору, обмеження полів зору біль у оці, сухість очей, зниження гостроти зору Органи слуху та вестибулярна система часто погіршення слуху погіршення слуху, дзвін у вухах іноді біль у вусі, гіперакузія, дзвін у вухах, середній отит глухота, біль у вусі, запаморочення Травна система дуже часто анорексія, запор, нудота, блювання анорексія, запор, нудота, блювання часто підвищення активності АЛТ, гіперглікемія, зменшення маси тіла, біль у животі, діарея, диспепсія, дисфагія, стоматит, порушення смаку підвищення активності АЛТ, зменшення маси тіла, діарея, диспепсія, дисфагія, стоматит, сухість у роті, порушення смаку іноді гіпокаліємія, підвищення активності ЛФ, збільшення маси тіла, зміна кольору язика, підвищення активності ГГТ, АСТ, ферментів печінки гіперглікемія, збільшення маси тіла, здуття живота, нетримання калу, геморой, гастроентерит, захворювання зубів Сечостатева система часто часте сечовипускання, нетримання сечі нетримання сечі іноді імпотенція дизурія, аменорея, менорагія, вагінальна кровотеча, вагініт Організм загалом дуже часто втома втома часто лихоманка, больовий синдром, променева поразка, алергічна реакція лихоманка, больовий синдром, променева поразка, алергічна реакція іноді припливи, астенія, погіршення стану, озноб астенія, погіршення стану, озноб лабораторні показники. Мієлосупресія (нейтропенія та тромбоцитопенія) є дозолімітуючим побічним ефектом. Серед пацієнтів обох груп (при комбінованій та ад'ювантній терапії) зміни 3-го та 4-го ступеня з боку нейтрофілів, включаючи нейтропенію, відзначені у 8% випадків, а з боку тромбоцитів, включаючи тромбоцитопенію, – у 14% випадків. Прогресуюча або рецидивна злоякісна гліома (дорослі та діти старше 3х років) або злоякісна меланома (дорослі). Наведені нижче небажані явища, зазначені при прийомі Темодала®, розподілені за частотою виникнення відповідно до наступної градації: дуже часто – ≥10% випадків, часто – ≥1% – менше 10%, іноді – ≥0,1% – менше 1% , рідко - 0,01% - менше 0,1% і дуже рідко - менше 0,01%. З боку системи кровотворення: дуже часто – тромбоцитопенія, нейтропенія, лімфопенія; іноді – панцитопенія, лейкопенія, анемія. При лікуванні хворих з гліомою та метастазуючою меланомою були відмічені випадки тромбоцитопенії та нейтропенії 3-го або 4-го ступеня у 19 та 17% відповідно – при гліомі та у 20 та 22% відповідно – при меланомі. Госпіталізація хворого або скасування Темодала® при цьому знадобилася у 8 та 4% випадків відповідно – при гліомі та у 3 та 1,3% – при меланомі. Пригнічення кісткового мозку розвивалося зазвичай протягом перших кількох циклів лікування, з максимумом між 21-м та 28-м днями; відновлення відбувалося, як правило, протягом 1-2 тижнів. Ознак кумулятивної мієлосупресії не відзначено. З боку системи травлення: дуже часто – нудота, блювання, запор, анорексія; часто - діарея, біль у животі, диспепсія, спотворення смаку. Найчастішими були нудота та блювання. Найчастіше ці явища були 1–2-й (від слабкої до помірної) ступеня вираженості і проходили самостійно чи легко контролювалися з допомогою стандартної протиблювотної терапії. Частота вираженої нудоти та блювання – 4%. З боку нервової системи: дуже часто – головний біль; часто – сонливість, запаморочення, парестезії, астенія. З боку шкіри та шкірних придатків: часто – висипання, свербіж, алопеція, петехії; дуже рідко – кропив'янка, висип, еритродермія, мультиформна еритема, токсичний епідермальний некроліз, синдром Стівенса-Джонсона. З боку імунної системи: дуже рідко – алергічні реакції, включаючи анафілаксію. Інші: дуже часто – підвищена стомлюваність; часто - зниження маси тіла, задишка, підвищення температури тіла, озноб, загальне нездужання; рідко - опортуністичні інфекції, включаючи пневмонію, викликану Pneumocystis carinii; дуже рідко відзначався розвиток мієлодиспластичного синдрому (МДС) та вторинних злоякісних процесів, включаючи лейкемію, а також відмічався розвиток тривалої панцитопенії з ризиком розвитку апластичної анемії та необоротна безплідність.Взаємодія з лікарськими засобамиПрийом темозоломіду спільно з ранітидином не призводить до клінічно значущої зміни ступеня всмоктування темозоломіду. Спільний прийом з дексаметазоном, прохлорперазином, фенітоїном, карбамазепіном, ондансетроном, антагоністами Н2-гістамінових рецепторів або фенобарбіталом не змінює кліренс темозоломіду. Спільний прийом з вальпроєвою кислотою спричиняє слабко виражене, але статистично значуще зниження кліренсу темозоломіду. Досліджень, спрямованих на з'ясування впливу темозоломіду на метаболізм та виведення інших препаратів, не проводилося. У зв'язку з тим, що темозоломід не метаболізується у печінці та слабко зв'язується з білками, його дія на фармакокінетику інших ЛЗ малоймовірна. Застосування темозоломіду разом з іншими речовинами, що пригнічують кістковий мозок, може збільшити ймовірність мієлосупресії.Спосіб застосування та дозиПрепарат Темодал приймають внутрішньо, натще, не менше ніж за годину до їди. Призначена доза повинна бути прийнята за допомогою мінімально можливого числа капсул. Капсули не можна розкривати або розжовувати, а слід ковтати повністю, запиваючи склянкою води. Вперше виявлена мультифор.мна глиобластома Лікування дорослих пацієнтів (старше 18 років). Первинне лікування проводять у комбінації з променевою терапією. Препарат Темодал ® застосовується в дозі 75 мг/м2 щодня протягом 42 днів одночасно з проведенням променевої терапії (30 фракцій у сумарній дозі 60 Гр) з наступними 6 циклами ад'ювантної терапії. Зниження дози не рекомендується, проте прийом препарату може перериватись залежно від переносимості. Відновлення прийому препарату можливе протягом всього 42-денного періоду комбінованого лікування і аж до 49 дня, але тільки при дотриманні всіх наведених нижче умов: абсолютна кількість нейтрофілів- не нижче 1500/мкл (1,5х 109/л ), кількість тромбоцитів- нижче 100000/мкл (100х 109/л), критерій токсичності (СТС)- не вище ступеня 1 (за винятком алопеції, нудоти та блювання). Під час лікування слід щотижня проводити дослідження крові з підрахунком кількості клітин. Рекомендації щодо зниження дози або відміни препарату Темодал під час комбінованої фази лікування наведено в таблиці 1. Таблиця 1. Рекомендації щодо зниження дози або відміни препарату Темодал при комбінованому лікуванні з променевою терапією Критерій токсичності Перерва у прийомі препарату Темодал® * Припинення прийому препарату Темодал® Абсолютна кількість нейтрофілів >=500/мкл (>0,5* 109/л), але <1500/мкл (<1,5х 109/л) <500/мкл (<0,5x 109/л) Кількість тромбоцитів >=10000/мкл (>10х 109/л), але < 100000/мкл (<100х 109/л) <10000/мкл (<10х109/л) СТС (негематологічна токсичність, за винятком алопеції, нудоти та блювання) Ступінь 2 Ступінь 3 або 4 *Відновлення прийому препарату Темодал® можливе при дотриманні всіх наведених нижче умов: абсолютна кількість нейтрофілів- нс нижче 1500/мкл (1,5х 109/л ), кількість тромбоцитів- не нижче 100000/мкл (100х 109/л ), критерій СТС) - нс вище ступеня 1 (за винятком алопеції, нудоти та блювання). Ад'ювантна терапія призначається через 4 тижні після завершення комбінованої терапії та проводиться у вигляді 6 додаткових циклів. Цикл 1: препарат Темодал призначається в дозі 150 мг/м2 протягом 5 днів з наступною 23-денною перервою в лікуванні. Цикл 2: доза препарату Темодал® може бути збільшена до 200 мг/м2 на день за умови, що при першому циклі лікування виразність нсгематологічної токсичності (відповідно до шкали токсичності СТС) не перевищувала ступеня 2 (за винятком алопеції, нудоти та блювання),при цьому абсолютна кількість нейтрофілів була не нижче 1500/мкл (1,5×10%), а кількість тромбоцитів – не нижче 100000/мкл (100×10%). Якщо в циклі 2 дози препарату Темодал не була збільшена, її не слід збільшувати і в наступних циклах. Якщо в циклі 2 доза була 200 мг/м2, у такій же добовій дозі препарат призначається у наступних циклах (за відсутності токсичності). У кожному циклі прийом препарату Темодал здійснюють протягом 5 днів поспіль з наступною 23-денною перервою. Рекомендації щодо зниження дози в ад'ювантній фазі лікування дано у таблицях 2 та 3. Па 22 день лікування (21 день після прийому першої дози препарату Темодал®) необхідно провести дослідження крові з підрахунком кількості клітин. Відміну або зниження дози Темодалу слід проводити, керуючись таблицею 3.а кількість тромбоцитів – не нижче 100000/мкл (100x10%). Якщо в циклі 2 дози препарату Темодал не була збільшена, її не слід збільшувати і в наступних циклах. Якщо в циклі 2 доза була 200 мг/м2, у такій же добовій дозі препарат призначається у наступних циклах (за відсутності токсичності). У кожному циклі прийом препарату Темодал здійснюють протягом 5 днів поспіль з наступною 23-денною перервою. Рекомендації щодо зниження дози в ад'ювантній фазі лікування дано у таблицях 2 та 3. Па 22 день лікування (21 день після прийому першої дози препарату Темодал®) необхідно провести дослідження крові з підрахунком кількості клітин. Відміну або зниження дози Темодалу слід проводити, керуючись таблицею 3.а кількість тромбоцитів – не нижче 100000/мкл (100x10%). Якщо в циклі 2 дози препарату Темодал не була збільшена, її не слід збільшувати і в наступних циклах. Якщо в циклі 2 доза була 200 мг/м2, у такій же добовій дозі препарат призначається у наступних циклах (за відсутності токсичності). У кожному циклі прийом препарату Темодал здійснюють протягом 5 днів поспіль з наступною 23-денною перервою. Рекомендації щодо зниження дози в ад'ювантній фазі лікування дано у таблицях 2 та 3. Па 22 день лікування (21 день після прийому першої дози препарату Темодал®) необхідно провести дослідження крові з підрахунком кількості клітин. Відміну або зниження дози Темодалу слід проводити, керуючись таблицею 3.її не слід збільшувати й у наступних циклах. Якщо в циклі 2 доза була 200 мг/м2, у такій же добовій дозі препарат призначається у наступних циклах (за відсутності токсичності). У кожному циклі прийом препарату Темодал здійснюють протягом 5 днів поспіль з наступною 23-денною перервою. Рекомендації щодо зниження дози в ад'ювантній фазі лікування дано у таблицях 2 та 3. Па 22 день лікування (21 день після прийому першої дози препарату Темодал®) необхідно провести дослідження крові з підрахунком кількості клітин. Відміну або зниження дози Темодалу слід проводити, керуючись таблицею 3.її не слід збільшувати й у наступних циклах. Якщо в циклі 2 доза була 200 мг/м2, у такій же добовій дозі препарат призначається у наступних циклах (за відсутності токсичності). У кожному циклі прийом препарату Темодал здійснюють протягом 5 днів поспіль з наступною 23-денною перервою. Рекомендації щодо зниження дози в ад'ювантній фазі лікування дано у таблицях 2 та 3. Па 22 день лікування (21 день після прийому першої дози препарату Темодал®) необхідно провести дослідження крові з підрахунком кількості клітин. Відміну або зниження дози Темодалу слід проводити, керуючись таблицею 3.У кожному циклі прийом препарату Темодал здійснюють протягом 5 днів поспіль з наступною 23-денною перервою. Рекомендації щодо зниження дози в ад'ювантній фазі лікування дано у таблицях 2 та 3. Па 22 день лікування (21 день після прийому першої дози препарату Темодал®) необхідно провести дослідження крові з підрахунком кількості клітин. Відміну або зниження дози Темодалу слід проводити, керуючись таблицею 3.У кожному циклі прийом препарату Темодал здійснюють протягом 5 днів поспіль з наступною 23-денною перервою. Рекомендації щодо зниження дози в ад'ювантній фазі лікування дано у таблицях 2 та 3. Па 22 день лікування (21 день після прийому першої дози препарату Темодал®) необхідно провести дослідження крові з підрахунком кількості клітин. Відміну або зниження дози Темодалу слід проводити, керуючись таблицею 3. Таблиця 2. Щаблі дозування препарату Темодал® при ад'ювантній терапії щабель Доза (мг/м/день) Примітка -1 100 Зменшення дози з урахуванням попередньої токсичності (див. табл. 3) 0 150 Доза під час циклу 1 1 200 Доза під час циклів 2-6 (за відсутності токсичності) Таблиця 3. Рекомендації щодо зниження дози або відміни препарату Темодал при ад'ювантній терапії Критерій токсичності Зменшення дози препарату Темодал на 1 ступінь (див. табл. 2) Припинення прийому препарату Темодал® Абсолютна кількість нейтрофілів < 1000/мкл (< 1,0х109/л) * Кількість тромбоцитів <50000/мкл (<50x 109/л) * СТС (негематологічна токсичність, за винятком алопеції, нудоти та блювання) Ступінь 3 Ступінь 4* Препарат Тсмодал слід відмінити, якщо потрібне зниження дози до Прогресуючий або рецидивуючий злоякісна гліома у формі мули нформної гліобластоми або анапластичної астроцитоми (лікування дорослих та дітей старше 3 років). Поширена мегастазуюча злоякісна меланома (лікування дорослих) Пацієнтам, які раніше не отримували хіміотерапію, препарат 1емодал призначається в дозі 200 мг/м2 один раз на день протягом 5 днів поспіль з подальшою перервою в прийомі препарату протягом 23 днів (загальна тривалість одного циклу лікування становить 28 днів). Для пацієнтів, які раніше проходили курс хіміотерапії, початкова доза становить 150 мг/м2 один раз на день; у другому циклі доза може бути підвищена до 200 мг/м2 на день протягом 5 днів за умови, що першого дня наступного циклу абсолютна кількість нейтрофілів не нижче 1500/мкл (1,5x109/л), а кількість тромбоцитів не нижче 100000/ мкл ( Особливі групи пацієнтів Діти Препарат Темодал® у дітей 3 років і старше слід застосовувати лише при рецидивній або прогресуючій злоякісній гліомі. Досвід застосування препарату у дітей цієї вікової категорії дуже обмежений. Дані про застосування препарату у дітей віком до 3 років відсутні. Пацієнти з печінковою або нирковою недостатністю1 Фармакокінетичні дані темозоломіду у пацієнтів з нормальною функцією печінки були порівняні з даними у пацієнтів із печінковою недостатністю легкого та середнього ступеня тяжкості. Дані за режимом дозування препарату Темодал у пацієнтів з печінковою недостатністю тяжкого ступеня (клас С) та нирковою недостатністю відсутні. Грунтуючись на даних фармакокінетики, малоймовірно, що потрібне зниження дози у пацієнтів з печінковою недостатністю тяжкого ступеня та будь-яким ступенем ниркової недостатності. Однак слід дотримуватись обережності при застосуванні препарату у цих груп пацієнтів. Пацієнти похилого віку На основі даних, отриманих методом фармакокінетичного аналізу у пацієнтів 19-78 років, кліренс темозоломіду не залежить від віку. Однак у пацієнтів похилого віку (старше 70 років) зростає ризик розвитку нейтропенії та тромбоцитопенії. Рекомендації та модифікації дози препарату Темодал при лікуванні прогресуючої або рецидивуючої злоякісної гліоми або злоякісної меланоми У пацієнтів, які приймають препарат Темодал®, може розвинутись мієлосупресія, включаючи тривалу панцитопенію. Можливий розвиток апластичної анемії, яка в поодиноких випадках призводила до летального результату. Розвиток апластичної анемії також може бути пов'язаний із застосуванням низки препаратів, таких як карбамазспін, фенітоїн або сульфаметоксазол/тримстоприм, тому при одночасному застосуванні препарату Темодал та цих препаратів складно встановити причину розвитку апластичної анемії. Починати лікування препаратом Темодал можна лише за абсолютної кількості нейтрофілів >1500/мкл (>1,5x 109/л) та тромбоцитів >100000/мкл (>100* 109/л). Повний клінічний аналіз крові повинен бути виконаний на 22 день (21 день після прийому першої дози), але не пізніше 48 годин після цього дня і далі – щотижня,поки абсолютна кількість нейтрофілів не стане вищою за 1500/мкл (1,5x109/л), а кількість тромбоцитів не перевищить 100000/мкл (100х 109/л). При абсолютній кількості нейтрофілів нижче 1000/мкл (1,0x 109/л ) або тромбоцитів нижче 50000/мкл (50x 109/л ) протягом будь-якого циклу лікування доза в наступному циклі повинна бути знижена на один щабель. Можливі дози: 100мг/м2, 150мг/м2 та 200 мг/м2. Мінімальна рекомендована доза становить 100 мг/м2. Тривалість лікування становить максимально 2 роки. При появі ознак прогресування захворювання лікування препаратом Темодал слід припинити.ПередозуванняВикористання препарату у дозах 500, 750, 1000 та 1250 мг/м2 (сумарна доза на цикл) було оцінено клінічно у пацієнтів. Дозолнмітуючою токсичністю була гематологічна токсичність, яка відзначалася при прийомі будь-якої дози, за більш вираз-при більш високих дозах. Описано випадок передозування (прийом дози 2000 мг на день протягом 5 днів), внаслідок якої розвинулися панцитопенія, пірексія, поліорганна недостатність та смерть. При прийомі препарату довше 5 днів (аж до 64 днів) серед інших симптомів передозування відзначалося пригнічення кровотворення, ускладнене або нс ускладнене інфекцією, в деяких випадках тривале і виражене, з фатальним результатом. Лікування. Антидот до препарату Темодал не відомий. Рекомендується гематологічний контроль і за необхідності – симптоматична терапія.Запобіжні заходи та особливі вказівкиПроведення профілактичної протиблювотної терапії рекомендується перед початком комбінованого лікування (з променевою терапією) і рекомендується під час ад'ювантної терапії вперше виявленої мультиформної гліобластоми. Якщо на фоні лікування препаратом Темодал® виникає нудота або блювання, при наступних прийомах рекомендується проводити протиблювоту терапію. Протиблювотні препарати можна приймати як до, так і після прийому Темодалу. Якщо блювота розвинулася в перші 2 години після прийому Темодала, повторювати прийом препарату в той же день не слід. У зв'язку з підвищеним ризиком розвитку пневмонії, викликаної Pneumocystis carinii, пацієнтам, які отримують комбіноване лікування з променевою терапією протягом 42 днів (аж до 49 днів), рекомендується проведення профілактичного лікування проти збудника Pneumocystis carinii. Хоча більш частий розвиток пневмонії, викликаної Pneumocystis carinii, асоціюється з більш тривалими термінами лікування препаратом Темодал®, підвищену настороженість щодо можливого розвитку пневмоцистної пневмонії слід виявляти щодо всіх пацієнтів, які отримують препарат Темодал®, особливо у поєднанні з кортикостероїдами. Фармакокінетичні показники препарату Темодал у осіб з нормальною функцією печінки та у хворих з порушенням функції печінки слабкого або помірного ступеня тяжкості можна порівняти. Даних про застосування препарату Темодал у хворих з вираженим порушенням функції печінки (клас III за класифікацією Чайлд-П'ю) або порушенням функції нирок немає. На підставі даних вивчення фармакокінетичних властивостей препарату Темодал® є малоймовірним, що хворим навіть із вираженим порушенням функції печінки або нирок може знадобитися зниження дози препарату. Тим не менш, при призначенні препарату Темодал таким хворим слід виявляти обережність. Клінічний досвід застосування препарату Темодал® при мультиформній гліобластомі у дітей віком до 3 років та при злоякісній меланомі у дітей віком до 18 років відсутній. Є обмежений досвід застосування препарату Темодал при гліомі у пацієнтів старше 3 років. У хворих похилого віку (старше 70 років) ризик розвитку нейтропенії та тромбоцитопенії вищий, ніж у молодших. Тому літнім хворим Темодал слід призначати з обережністю. Чоловіки та жінки дітородного віку під час лікування препаратом Темодал® та, як мінімум, протягом 6 місяців після його закінчення повинні використовувати надійні методи контрацепції. Через ризик розвитку незворотної безплідності на фоні лікування препаратом Темодал® пацієнтам чоловічої статі перед початком лікування рекомендується обговорити можливість кріоконсервації сперми. При попаданні вмісту капсули (порошку) на шкіру або слизові оболонки їх необхідно промити великою кількістю води. Такі побічні ефекти препарату, як сонливість та відчуття втоми, можуть негативно впливати на здатність до керування транспортними засобами або виконання потенційно небезпечних видів діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаСупозиторії – 1 супп.: Активна речовина: дііндолілметан 100 мг. Допоміжні речовини: жир твердий (Вітепсол Н-15) - 1.9795 г, кросповідон (колідон CL) 0.0200 г, барвник кармін червоний Е120 0.0005 г. 5 штук. - упаковки осередкові контурні (5) - пачки картонні.Опис лікарської формиСупозиторії вагінальні; від світло-рожевого до жовтувато-рожевого кольору, торпедоподібної форми.Фармакотерапевтична групаПрепарат Цервікон®-ДІМ як діюча речовина містить дііндолілметан, який є засобом, що стимулює апоптоз інфікованих вірусом папіломи людини (ВПЛ) та трансформованих клітин, а також стимулятором експресії рецепторів до γ-інтерферону. Тим самим, в основі терапевтичного ефекту дііндолілметану лежить його здатність прискорювати елімінацію інфікованих вірусом папіломи людини та трансформованих клітин та посилювати неспецифічну імунну відповідь на інфекцію. Крім того, дііндолілметан нормалізує метаболізм естрадіолу у ВПЛ-інфікованих клітинах, перешкоджаючи утворенню канцерогенного метаболіту естрогену (16α-гідроксіестрону), що стимулює експресію онкогенів ВПЛ. Пригнічуючи експресію онкогену Е7 вірусу папіломи людини,дііндолілметан блокує гормонозалежну патологічну проліферацію ВПЛ-інфікованих клітин.ФармакокінетикаПри інтравагінальному застосуванні дііндолілметан має високу місцеву біодоступність і при цьому практично не потрапляє в системний кровотік.Клінічна фармакологіяПротипухлинний засіб.Показання до застосуванняЛікування дисплазії (цервікальної інтраепітеліальної неоплазії) шийки матки (незалежно від результатів виявлення папіломавірусної інфекції методом ПЛР).Протипоказання до застосуванняІндивідуальна непереносимість будь-якого компонента препарату. ; Період вагітності та грудного вигодовування. ; Дитячий вік віком до 18 років.Вагітність та лактаціяПротипоказано застосування препарату при вагітності та в період грудного вигодовування.Побічна діяПрепарат добре переноситься пацієнтами. У деяких випадках можуть виникати перелічені нижче, зазвичай оборотні, небажані явища. Небажані явища, представлені нижче, перераховані в залежності від анатомо-фізіологічної класифікації та частоти народження. Частота виникнення побічних ефектів класифікується ВООЗ та має градації: дуже часто (≥1/10), часто (≥1/100 та <1/10), нечасто (≥1/1000 та <1/100), рідко (≥1/ 10000 та <1/1000), дуже рідко (<1/10000), не встановлено.Взаємодія з лікарськими засобамиЧи не вивчалося. У зв'язку з відсутністю системної фармакокінетики не очікується будь-якої взаємодії з лікарськими засобами системного застосування. Препарат не слід застосовувати одночасно з місцевими препаратами для інтравагінального застосування, що належать до групи антисептиків-окислювачів (перманганат калію, йод, перекис водню).Спосіб застосування та дозиІнтравагінально по 100 мг 2 рази на добу. Тривалість курсу лікування – 3-6 місяців. Тривалість лікування визначається динамікою клініко-лабораторних показників. ; Рекомендації щодо способу введення препарату: ; Препарат вводиться у піхву 2 рази на добу (вранці та ввечері) по 1 супозиторію. Перед введенням необхідно ретельно вимити руки. Супозиторій глибоко вводять у піхву в положенні лежачи. Після введення рекомендується користування гігієнічною прокладкою.Запобіжні заходи та особливі вказівкиПри лікуванні вагінальних інфекцій препарат не слід застосовувати під час менструації, лікування доцільно розпочинати після менструації. У період лікування рекомендується утримуватись від статевих контактів. Під час лікування рекомендується скористатися засобами контрацепції.Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему
3 837,00 грн
238,00 грн
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
447,00 грн
400,00 грн
Дозировка: 500 мг Фасовка: N1 Форма выпуска: лиофилизат д/приготовления р-ра д/инъекций Упаковка: фл. Производитель: Пфайзер Завод-производитель: Actavis Italy S. p.
Склад, форма випуску та упаковкаКапсули - 1 капс. Активна речовина: нінтеданіб етансульфонат - 180,60 мг, що відповідає 150,00 мг нінтеданібу основи; Допоміжні речовини: тригліцериди середнього ланцюга – 161,10 мг, твердий жир – 76,50 мг, лецитин – 1,80 мг; Оболонка капсули: желатин – 141.84 мг, гліцерин 85% – 61,43 мг, титану діоксид (Е171) – 0,39 мг, заліза оксид червоний (суспензія з гліцерином 85%) – 1,24 мг. заліза оксид жовтий (суспензія з гліцерином 85%) – 1,86 мг, чорнило Опакод® тип S-1-17823. Капсули 150мг. По 10 капсул А1/А1 блістер. 6 блістерів у пачку картонну з інструкцією з медичного застосування.Опис лікарської формиДовгі непрозорі м'які желатинові капсули коричневого кольору, що містять яскраво-жовту в'язку суспензію, на одному боці яких чорним кольором надруковано символ компанії Берінгер Інгельхайм і "150".Фармакотерапевтична групаПротипухлинний засіб - протеїнтирозинкінази інгібітор.ФармакокінетикаФармакокінетика нинтеданіба може вважатися лінійною щодо часу (тобто дані, отримані у разі застосування одноразової дози, можуть екстраполюватись на дані, отримані в результаті багаторазового застосування). Після багаторазового застосування препарату накопичення становить 1,04 при оцінці максимальної концентрації (Сmax) та 1,38 при оцінці площі під кривою "концентрація-час" (AUCτ). Залишкові концентрації нинтеданіба залишаються стабільними протягом одного року та більше. Всмоктування Стах нінтеданіба в плазмі крові досягається приблизно через 2-4 години після прийому препарату під час їжі (діапазон 0,5 - 8 годин). Абсолютна біодоступність дози 100 мг становить у здорових добровольців 4,69% (90% довірчий інтервал (ДІ): 3,615-6,078). Встановлено, що експозиція нінтеданіба збільшується пропорційно дозі (в діапазонах доз 50 – 450 мг один раз на день та 150 – 300 мг двічі на день). Стійкі концентрації в плазмі досягаються, як максимум, протягом одного тижня після початку прийому. Експозиція нинтеданіба збільшується після їди приблизно на 20% порівняно з прийомом препарату натще (ДІ: 95,3 - 152,5%), а всмоктування сповільнюється. Медіана часу досягнення максимальної концентрації у плазмі крові натще – 2,00 години, після їжі – 3.98 години. Розподіл Розподіл нинтеданіба здійснюється шляхом двофазної кінетики. Після внутрішньовенної інфузії під час термінальної фази спостерігається великий обсяг розподілу (Vd) 1050 л геометричний коефіцієнт варіації (gCV) 45,0%. Зв'язування нінтеданібу з білками плазми людини in vitro вважається значним, пов'язана фракція становить 97,8%. Основним білком, який бере участь у зв'язуванні, вважається альбумін сироватки крові. Нінтеданіб переважно розподіляється у плазмі, співвідношення кров/плазма становить 0,869. Нінтеданіб є субстратом для глікопротеїну-Р (P-gp). Показано, що нінтеданіб in vitro не є субстратом або інгібітором поліпептидних переносників органічних аніонів (ОАТР-1В1, ОАТР-1В3, ОАТР-2В1), переносника органічних катіонів-2 (ОСТ-2) або білка, асоційованого з множинною MRP-2. Нінтеданіб також не є субстратом для білка резистентності раку молочної залози (BCRP). In vitro було встановлено, що нінтеданіб має слабку інгібуючу активність щодо ОСТ-1, BCRP і P-gp, що, як вважається, має невелику клінічну значимість. Такий самий висновок зроблено щодо нинтеданиба як субстрату для ОСТ-1. Метаболізм Основною реакцією. що бере участь у метаболізмі нінтеданіба. є гідролітичне розщеплення за допомогою естераз, що призводить до утворення вільного кислого метаболіту нінтеданібу. У доклінічних дослідженнях in vivo встановлено, що цей метаболіт не має ефективності, незважаючи на вплив на цільові рецептори препарату. Надалі він глюкуронізується ферментами уридин-дифосфат-глюкуронозілтрансферазами (UGT 1А1, UGT 1А7, UGT 1А8 та UGT 1А10) з утворенням глюкуроніду. Вважається, що біотрансформація нинтеданіба за участю ізоферментів CYP відбувається лише невеликою мірою, основну участь бере ізофермент CYP 3A4. У дослідженні ADME у людини основний метаболіт, що утворюється за участю ізоферментів СYР, виявити у плазмі не вдалося. За даними дослідження in vitro CYP-залежний метаболізм становить приблизно 5%, тоді як розщеплення, яке здійснюється естеразами, становить 25%. Виведення Загальний кліренс із плазми після внутрішньовенної інфузії становить 1390 мл/хв (gCV 28,8%). Екскреція нирками незміненої активної субстанції протягом 48 годин після прийому нинтеданіба внутрішньо становить приблизно 0,05% від величини дози (gCV 31,5%), а після внутрішньовенного введення - приблизно 1,4% (gCV 24,2%); нирковий кліренс становить 20 мл/хв (gCV 32,6%). Після внутрішнього прийому [14С]-нінтеданіба радіоактивний матеріал виводився переважно з жовчю і виявлявся в калі (93,4% від величини дози, gCV 2,61%). Внесок ниркової екскреції у загальний кліренс становить 0,649% від величини дози (gCV 26,3%). Виведення вважається повним (більше 90%) через 4 дні після прийому. Період напіввиведення нинтеданібу становить від 10 до 15 годин (gCV приблизно 50%). Залежність ефекту від експозиції Недрібноклітинний рак легені (НМРЛ) У ході дослідження залежності небажаних явищ від фармакокінетики нінтеданібу було встановлено тенденцію до більш частого підвищення активності ферментів печінки при більшій експозиції нінтеданібу. Подібної залежності не відзначається для порушень з боку шлунково-кишкового тракту (ШКТ). Для клінічних кінцевих точок аналіз взаємозв'язку фармакокінетики з ефективністю не проводили. За допомогою методу логістичної регресії встановлено статистично значущий взаємозв'язок між експозицією нінтеданіба та впливом на зміни, що виявляються методом динамічної контрастної магнітно-резонансної томографії. ІЛФ Аналіз залежності "експозиція-відповідь" показав наявність взаємозв'язку типу Еmах між впливом у діапазоні, що спостерігався в ряді досліджень Фази II та III, та щорічним рівнем зниження форсованої життєвої ємності легень; ЕС50 становила близько 3-5 нг/мл (відносні стандартні помилки: 54-67%). Щодо безпеки можливий слабкий взаємозв'язок між експозицією нинтеданіба в плазмі крові та підвищенням активності аланінамінотранферази (АЛТ) та/або аспартатамінотрансферази (ACT). Фактично застосовувана доза може бути більш суттєвим прогностичним фактором ризику діареї будь-якої інтенсивності, навіть якщо екпозицію в плазмі крові не можна виключити як визначальний фактор ризику. Фармакокінетика у спеціальних груп пацієнтів Фармакокінетичні властивості нинтеданіба були порівняні у здорових добровольців, пацієнтів з ІЛФ та НМРЛ. Грунтуючись на результатах популяційного фармакокінетичного аналізу у пацієнтів з ІЛФ та НМРЛ та описових досліджень, на вплив нинтеданібу не впливала стать (з урахуванням маси тіла), порушення функції нирок легкого та середнього ступеня тяжкості (розрахована за кліренсом креатиніну), метаста в хворого (оцінка за опитувальником Східної Об'єднаної Онкологічної Групи, Eastern Cooperative Oncology Group (ECOG)), вживання алкоголю або генотип P-gp. Популяційний фармакокінетичний аналіз виявив помірний вплив статі, маси тіла та расової приналежності на вплив нинтеданіба. У зв'язку з тим. що спостерігалася висока міжіндивідуальна варіабельність впливу, ці впливи не вважалися клінічно значущими.Тим не менш, рекомендується ретельне моніторування пацієнтів, у яких виявляється кілька таких факторів ризику, наведених нижче. Вік Експозиція нінтеданіба лінійно збільшується з віком. У 45-річних пацієнтів (5-й процентиль) значення AUCτ,SS (у рівноважному стані на період дозування) було нижче на 16%, а у 76-річних пацієнтів (95-й процентиль) вище на 13% порівняно з пацієнтами, медіана віку яких становила 62 роки. Діапазон віку, що оцінювався під час аналізу, становив 29-85 років; вік понад 75 років спостерігався приблизно у 5% популяції пацієнтів. Аналогічні дослідження в дітей віком не проводилися. Маса тіла Спостерігається зворотна кореляція між масою тіла та експозицією нинтеданіба. У пацієнтів з масою тіла 50 кг (5-й процентиль) величина AUCτ,SS збільшувалася на 25%, а у пацієнтів з масою тіла 100 кг (95-й процентиль) зменшувалась на 19% порівняно з пацієнтами, медіана маси тіла яких становила 71,5 кг. Раса Середня геометрична експозиція нінтеданіба на 33% вища у пацієнтів-китайців, тайванців та індійців, а у пацієнтів-корейців – на 22% нижче, ніж у пацієнтів європеоїдної раси (з поправкою на масу тіла). Але у зв'язку з високою міжіндивідуальною варіабельністю впливу препарату ці впливи не вважаються клінічно значущими. Дані щодо пацієнтів негроїдної раси є дуже обмеженими, діапазон цих даних подібний до пацієнтів європеоїдної раси. Порушення функції печінки Фармакокінетичні показники нинтеданібу були отримані у пацієнтів з порушеннями показників функції печінки (підвищення активності АСТ/АЛТ та концентрації білірубіну). У пацієнтів з вихідним підвищенням активності ACT та АЛТ (до 10 разів у порівнянні з верхньою межею норми (ВГН)) та концентрації білірубіну (до 1,5 разів у порівнянні з ВГН) спостерігається тенденція до збільшення експозиції нінтеданібу (у порівнянні з пацієнтами з нормальними) значеннями активності ACT, АЛТ та концентрації білірубіну). Обмежені дані про пацієнтів з підвищеною активністю АЛТ або ACT, які перевищували ВГН більш ніж у 10 разів, та підвищенням концентрації білірубіну, що перевищували ВГН більш ніж у 1,5 рази, не дозволили зробити остаточні висновки.ФармакодинамікаМеханізм дії Нінтеданіб - потрійний інгібітор ангіокінази, що блокує рецептори фактора росту ендотелію судин 1-3 (VEGFR 1-3), рецептори тромбоцитарного фактора росту α і β (PDGFR α і β) і рецептори фактора росту фібробластів 1-3 через які реалізується активність кінази. Нінтеданіб конкурентно взаємодіє з аденозинтрифосфат (АТФ) зв'язувальною ділянкою цих рецепторів і блокує внутрішньоклітинну передачу сигналів, яка вкрай важлива для проліферації та виживання ендотеліальних, а також периваскулярних клітин (перицитів і гладком'язових клітин судин), а також особливо важлива для проліферації , що становлять основні патологічні механізми ідіопатичного легеневого фіброзу (ІЛФ) Крім того, пригнічуються Fms-подібна протеінтирозинкіназа (Flt-3),лімфоцит-специфічна протеїнтирозінкіназа (Lck) та протоонкогенна протеїнтирозинкіназа (Src). Фармакодинамічні ефекти Пухлинний ангіогенез є процесом, який робить істотний внесок у зростання, прогресування та утворення метастазів пухлини. Цей процес переважно запускається проангіогенними факторами такими, як фактором росту ендотелію судин та основним фактором росту фібробластів (VEGF та bFGF), секретованими пухлинними клітинами, щоб залучити ендотеліальні та периваскулярні клітини господаря та полегшити доставку кисню та кисню. Нінтеданіб ефективно протидіє утворенню та розвитку судинної системи пухлини, призводить до уповільнення та зупинки зростання пухлини. Активація сигнальних каскадів FGFR і PDGFR також є особливо важливою для проліферації, міграції легеневих фібробластів/міофібробластів, характерних клітин у патогенезі ІЛФ. Потенційна дія на інгібування VEGFR у патогенезі ІЛФ в даний час повністю не з'ясована. Вважається, що на молекулярному рівні нінтеданіб інгібує сигнальні каскади FGFR і PDGFR, що відіграють роль у проліферації та міграції легеневих фібробластів, шляхом взаємодії з АТФ-зоною зв'язування внутрішньоклітинного домену рецептора, таким чином, втручаючись у процеси перехресної активації шляхом In vitro таргетні рецептори інгібувалися нінтеданібом у малих концентраціях, що вимірюються наномолями. У людських легеневих фібробластах, отриманих від пацієнтів з ІЛФ, нінтеданіб інгібував PDGF-,FGF- та VEGF-стимульовану проліферацію клітин, значення напівмаксимальної ефективної концентрації (ЕС50) склали 11 нмоль/л, 5.5 нмоль/л і менше ніж 1 нмоль/л відповідно. У концентрації від 100 до 1000 нмоль/л нінтеданіб також інгібував PDGF-, FGF- та VEGF-стимульовану міграцію фібробластів та TGF-β2 (трансформуючий фактор росту β2)-індуковану трансформацію фібробластів у міофібробласти. Крім того, вважають, що протизапальна активність нінтеданібу обмежує фіброзну стимуляцію шляхом зниження фіброзних медіаторів, таких як інтерлейкіни (ІЛ-1β та ІЛ-6). Роль антиангіогенної активності нинтеданіба в механізмі дії препарату при фіброзних захворюваннях легень нині не зрозуміла. У дослідженнях in vivo було показано, що нінтеданіб має високу антифіброзну та протизапальну активність.значення напівмаксимальної ефективної концентрації (ЕС50) склали 11 нмоль/л, 5.5 нмоль/л і менше ніж 1 нмоль/л відповідно. У концентрації від 100 до 1000 нмоль/л нінтеданіб також інгібував PDGF-, FGF- та VEGF-стимульовану міграцію фібробластів та TGF-β2 (трансформуючий фактор росту β2)-індуковану трансформацію фібробластів у міофібробласти. Крім того, вважають, що протизапальна активність нінтеданібу обмежує фіброзну стимуляцію шляхом зниження фіброзних медіаторів, таких як інтерлейкіни (ІЛ-1β та ІЛ-6). Роль антиангіогенної активності нинтеданіба в механізмі дії препарату при фіброзних захворюваннях легень нині не зрозуміла. У дослідженнях in vivo було показано, що нінтеданіб має високу антифіброзну та протизапальну активність.значення напівмаксимальної ефективної концентрації (ЕС50) склали 11 нмоль/л, 5.5 нмоль/л і менше ніж 1 нмоль/л відповідно. У концентрації від 100 до 1000 нмоль/л нінтеданіб також інгібував PDGF-, FGF- та VEGF-стимульовану міграцію фібробластів та TGF-β2 (трансформуючий фактор росту β2)-індуковану трансформацію фібробластів у міофібробласти. Крім того, вважають, що протизапальна активність нінтеданібу обмежує фіброзну стимуляцію шляхом зниження фіброзних медіаторів, таких як інтерлейкіни (ІЛ-1β та ІЛ-6). Роль антиангіогенної активності нинтеданіба в механізмі дії препарату при фіброзних захворюваннях легень нині не зрозуміла. У дослідженнях in vivo було показано, що нінтеданіб має високу антифіброзну та протизапальну активність.Показання до застосуванняМісцево-поширений, метастатичний або рецидивуючий недрібноклітинний рак легені (аденокарцинома) після хіміотерапії першої лінії у комбінації з доцетакселом. Ідіопатичний легеневий фіброз (ідіопатичний фіброзуючий альвеоліт); для лікування та уповільнення прогресування захворювання.Протипоказання до застосуванняГіперчутливість до нинтеданібу, сої або арахісу, або будь-якого допоміжного компонента препарату; вагітність та період грудного вигодовування; порушення функції печінки середнього та тяжкого ступеня тяжкості (досвід застосування відсутній); тяжкі порушення функції нирок (кліренс креатиніну активні метастази у головному мозку (досвід застосування відсутній); вік до 18 років (досвід застосування відсутній). * Ефективність та безпека нінтеданібу у пацієнтів з тяжкими порушеннями функції нирок (кліренс креатиніну) Щодо протипоказань для доцетакселу, будь ласка, зверніться до відповідної інструкції щодо застосування цього препарату. Обережно: порушення функції печінки легкого ступеня тяжкості; спадкова схильність до кровотеч (хвороба фон Віллебранда); стабільні метастази у головний мозок; терапія антикоагулянтами; венозні тромбоемболії; перфорації ШКТ в анамнезі; пацієнти, які раніше піддавалися абдомінальним хірургічним втручанням; артеріальна тромбоемболія.Вагітність та лактаціяВагітність Спеціальних досліджень щодо застосування препарату ВАРГАТЕФ під час вагітності у людини не проводилося, однак у доклінічних дослідженнях у тварин встановлено репродуктивну токсичність препарату. Оскільки нинтеданіб може мати ембріотоксичну дію у людини, він не повинен застосовуватися під час вагітності, і. щонайменше перед початком лікування рекомендується проведення тесту на вагітність. Пацієнткам слід негайно повідомити лікаря про розвиток вагітності під час терапії ВАРГАТЕФ. Якщо під час терапії розвивається вагітність, пацієнтку необхідно проінформувати про потенційну небезпеку ембріотоксичної дії препарату. Також має розглядатися питання щодо припинення лікування препаратом ВАРГАТЕФ. Жінкам дітородного віку, які приймають препарат ВАРГАТЕФ, слід рекомендувати використовувати надійні методи контрацепції під час застосування препарату та протягом принаймні. 3 місяці після прийому останньої дози. Грудне годування Спеціальних досліджень у людини про виділення нінтеданіба та його метаболітів у грудне молоко не проводилося. У доклінічних дослідженнях показано, що у щурів у період лактації в грудне молоко проникає невелика кількість нінтеданібу та його метаболітів (≤ 0,5% від величини дози, що застосовувалася). Тому не можна виключити ризик для новонароджених та немовлят. Під час лікування препаратом ВАРГАТЕФ годування груддю слід припинити. Фертильність У доклінічних дослідженнях ознак порушень фертильності у самців виявлено був. У субхронічних та хронічних дослідженнях токсичності, під час яких рівень системного впливу препарату був порівняний з рівнем, що досягається при використанні максимальної дози, що рекомендується у людини, ознак порушень фертильності у самок щурів виявлено не було. За інформацією про вплив доцетакселу на вагітність, грудне вигодовування та фертильність, будь ласка, зверніться до відповідної інструкції щодо застосування цього препарату.Побічна діяЧастота побічних реакцій, наведених нижче, викладена відповідно до наступної градації: дуже часто (> 1/10); часто (> 1/100; ≤ 1/10); нечасто (> 1/1000: ≤ 1/100); рідко (> 1/10000; ≤ 1/1000); дуже рідко (<1/10000). НМРЛ Найбільш часто повідомлялися небажаними реакціями, що вважалися пов'язаними із застосуванням нінтеданіба, були діарея, підвищення активності ферментів печінки (АЛТ та ACT) та блювання. Інфекції та інвазії: Часто – абсцес, сепсис3. Порушення з боку крові та лімфатичної системи: Дуже часто – нейтропенія3 з можливим ризиком інфекційних ускладнень1, таких як пневмонія1,2; часто - фебрильна нейтропенія3; лейкопенія1. Метаболічні порушення та порушення харчування: Дуже часто – зниження апетиту, порушення електролітного балансу, включаючи гіпокаліємію; часто – зневоднення. Порушення з боку нервової системи: Дуже часто – периферична нейропатія1; астенія1,2. Порушення з боку судин: Дуже часто – кровотечі2; часто - підвищення артеріального тиску, венозна тромбоемболія: артеріальна тромбоемболія1,2. Порушення з боку шлунково-кишкового тракту: Дуже часто – діарея, блювання, нудота, біль у животі: нечасто – перфорації ШКТ2. Порушення з боку гепатобіліарної системи: Дуже часто – підвищення активності ACT, АЛТ, підвищення активності лужної фосфатази; часто – підвищення концентрації білірубіну. Порушення з боку нирок: ниркова недостатність1. Порушення з боку дихальної системи: Інтерстиціальна хвороба легень1,2, задишка1,2. Порушення з боку шкіри та підшкірних тканин: Дуже часто – мукозит1, включаючи стоматит, висип. 1 – Дані побічні реакції спостерігалися при проведенні клінічних досліджень, проте зв'язок із прийомом препарату ВАРГАТЕФ не доведений. 2 - У клінічних дослідженнях частота побічних реакцій у пацієнтів, які приймали нінтеданіб у комбінації з доцетакселом. не перевищувала частоту таких у пацієнтів, які приймали плацебо в комбінації з доцетакселом. 3 - Будь ласка, зверніться також до інструкції з медичного застосування доцетакселу. Діарея є часто небажаним явищем з боку ШКТ. Відзначається тісний тимчасовий зв'язок між розвитком діареї та застосуванням доцетакселу. У клінічному дослідженні LUME-Lung 1 діарея легкого та середнього ступеня тяжкості відзначалася у більшості пацієнтів. Діарея ≥ 3 ступеня тяжкості при використанні комбінованого лікування відзначалася у 6,3% пацієнтів, тоді як при використанні одного доцетакселу – лише у 3,6% пацієнтів. Такі побічні ефекти, що часто повідомляються, як нудота і блювання, в більшості випадків були легким або середнім ступенем тяжкості. За даними клінічних досліджень, застосування препарату ВАРГАТЕФ у комбінації з доцетакселом супроводжувалося більш частим розвитком нейтропенії ≥ 3 ступеня тяжкості (за критеріями СТСАЕ), ніж у разі застосування одного доцетакселу. Призначення нінтеданібу було асоційовано з підвищенням активності печінкових ферментів або концентрації білірубіну з потенційно вищим ризиком у жінок. Найчастіше зміна цих лабораторних показників було оборотним. Інгібування VEGFR може призвести до збільшення ризику кровотеч. У клінічних дослідженнях у пацієнтів з аденокарциномою, які приймали ВАРГАТЕФ, підвищення частоти кровотеч було порівняно обох лікувальних групах. Найчастішим видом кровотеч була носова кровотеча легкого або середнього ступеня важкості. Більшість фатальних кровотеч були пухлини-асоційованими. Дисбалансу легеневих або смертельних кровотеч не спостерігалося, про церебральні кровотечі не повідомлялося. Частота артеріальних тромбоемболій у двох лікувальних групах дослідження LUME-Lung 1 була порівнянною. Пацієнти з нещодавно перенесеним інфарктом міокарда або інсультом із дослідження виключалися. Частота перфорацій шлунково-кишкового тракту в окремих лікувальних групах у клінічних дослідженнях була порівнянна. ІЛФ Найбільш часто повідомлялися небажаними реакціями, пов'язаними із застосуванням нінтеданіба, були діарея, нудота і блювання, біль у ділянці живота, зниження апетиту, зниження маси тіла та підвищення рівня ферментів печінки. Метаболічні порушення та порушення харчування: Часто – зниження апетиту, зниження маси тіла. Порушення з боку судин: Нечасто – підвищення артеріального тиску. Порушення з боку шлунково-кишкового тракту: Дуже часто – діарея, нудота, біль у ділянці живота: часто – блювання. Порушення з боку гепатобіліарної системи: Дуже часто – підвищення активності печінкових ферментів; часто – підвищення активності АЛТ, ACT, підвищення активності гамма-глутамілтрансферази (ГГТ); нечасто – підвищення активності лужної фосфатази, підвищення концентрації білірубіну. У дослідженнях INPULSIS діарея була найчастіше репортованим шлунково-кишковим явищем у 62,4% порівняно з 18,4% пацієнтів, які отримували препарат ВАРГАТЕФ або плацебо відповідно. У більшості пацієнтів дані явища були легким і середнім ступенем тяжкості і відзначалися протягом перших 3 місяців лікування. Діарея спричинила зниження дози у 10.7% пацієнтів, а припинення терапії препаратом ВАРГАТЕФ у 4,4% пацієнтів. Нудота і блювота часто повідомлялися небажаними явищами. У більшості пацієнтів відзначалася нудота та блювання легкого або середнього ступеня тяжкості. Нудота стала причиною припинення лікування препаратом нінтеданіб у 2% пацієнтів. Блювота стала причиною припинення лікування у 0,8% пацієнтів. Призначення нинтеданіба було асоційоване з підвищенням активності печінкових ферментів (АЛТ, ACT, лужної фосфатази, ГГТ) з потенційно вищим ризиком у жінок. Підвищення активності трансаміназ було оборотним при зменшенні дози або перериванні терапії. Інгібування VEGFR може бути пов'язане з підвищенням ризику кровотеч. У дослідженнях INPULSIS частота розвитку кровотеч у пацієнтів була трохи вищою у групі препарату ВАРГАТЕФ (10,3%), порівняно з групою плацебо (7,8%). Найчастішими небажаними явищами як кровотеч були носові кровотечі, які не належали до категорії серйозних. Серйозні кровотечі виникали нечасто і з однаковою частотою в обох лікувальних групах (плацебо – 1,4%; Варгатеф – 1,3%). З клінічних досліджень INPULSIS виключалися пацієнти з інфарктом міокарда або інсультом у найближчому анамнезі. Випадки розвитку артеріальної тромбоемболії зустрічалися рідко: у 0,7% пацієнтів, які отримували плацебо, та 2,5% пацієнтів у групі, яка отримувала нінтеданіб. У той час як небажані реакції, що відображають ішемічні захворювання серця, були порівняні у групах нінтеданіба та плацебо, пацієнтів, у яких розвинувся інфаркт міокарда, виявилося більше у групі нінтеданіба (1,6%) порівняно з групою плацебо (0,5%) .Взаємодія з лікарськими засобамиІндуктори/інгібітори P-gp Нінтеданіб є субстратом для P-gp. Показано, що спільне застосування з активним інгібітором P-gp кетоконазолом збільшує експозицію нинтеданіба. судячи з величини AUC, в 1,61 разу, а судячи з величини Сmах, в 1,83 разу. Одночасне застосування рифампіцину (активного індуктора P-gp) призводить до зменшення експозиції нінтеданібу. судячи з величини AUC, на 50,3%, а судячи з величини Сmах, на 60,3% (проти застосування одного нинтеданиба). Активні інгібітори P-gp (наприклад, кетоконазол або еритроміцин) у разі спільного застосування з ВАРГАТЕФом можуть збільшувати експозицію нінтеданібу. У таких пацієнтів переносимість нинтеданіба повинна ретельно моніторуватися. Активні індуктори P-gp (наприклад, рифампіцин, карбамазепін, фенітоїн та препарати звіробою продірявленого) можуть зменшувати експозицію нинтеданіба. Рекомендується підбір альтернативної супутньої терапії з відсутністю або мінімальним індукувальним впливом на систему P-gp. Ізоферменти CYP Ізоферменти CYP беруть лише невелику участь у біотрансформації нінтеданібу. У доклінічних дослідженнях нінтеданіб та його метаболіти (вільний кислий метаболіт нінтеданібу та його глюкуронід) не інгібували та не індукували ізоферменти CYP. Тому ймовірність лікарських взаємодій з нинтеданібом, заснованих на впливі на ізоферменти CYP. вважається невеликим. Одночасна терапія з пірфенідоном Одночасне призначення нинтеданіба з пірфенідоном було вивчено у дослідженні з паралельними групами японських пацієнтів з ІЛФ. Вплив нінтеданібу мало тенденцію до зниження при одночасному призначенні пірфенідону порівняно з призначенням нінтеданібу. Нінтеданіб не справляв ефекту на фармакокінетику пірфенідону. У зв'язку з коротким періодом одночасного впливу та малою кількістю пацієнтів, жодні висновки про безпеку та ефективність комбінованого лікування не можуть бути зроблені. Одночасне застосування з іншими препаратами Одночасне застосування нінтеданібу з доцетакселом (75 мг/м2) істотно не змінює фармакокінетику цих препаратів. Можливість взаємодій нинтеданіба з гормональними контрацептивними засобами не вивчалася. Одночасний прийом з їжею Варгатеф рекомендується приймати одночасно з їжею.Спосіб застосування та дозиКапсули приймають внутрішньо переважно під час їжі. Капсули слід ковтати повністю, запиваючи водою, не розжовуючи і не розламуючи. Пропуск дози Якщо будь-яка доза препарату ВАРГАТЕФ була пропущена, слід продовжити прийом препарату в початковій дозі за розкладом наступного прийому препарату. Якщо дозу було пропущено, пацієнт не повинен приймати додаткову дозу препарату. НМРЛ Лікування препаратом ВАРГАТЕФ слід призначати та проводити під контролем лікаря, який має досвід у призначенні протипухлинної терапії. Рекомендована доза ВАРГАТЕФу становить 200 мг двічі на день з інтервалом приблизно о 12 годині з 2 по 21 день стандартного 21-денного циклу лікування доцетакселом. ВАРГАТЕФ нічого не винні застосовуватися у день початку хіміотерапії доцетакселом, тобто. на 1 день лікування. Максимальна добова доза, що рекомендується, становить 400 мг. Після закінчення застосування доцетакселу можна продовжити терапію препаратом ВАРГАТЕФ доти, доки зберігається клінічний ефект, або до розвитку неприйнятної токсичності. Зміна дози у разі розвитку небажаних реакцій Як початковий захід для усунення небажаних реакцій рекомендується тимчасова перерва в лікуванні препаратом ВАРГАТЕФ доти, доки небажана реакція не знизиться до рівня, який дозволить відновити терапію (див. Таблиці 1 та 2). Лікування може відновлюватись у зменшеній дозі. Для забезпечення індивідуальної безпеки та переносимості рекомендується зниження добової дози препарату на 100 мг (тобто зменшення разової дози на 50 мг), як описано в Таблицях 1 та 2. Якщо небажана реакція (реакції) зберігається, тобто. якщо пацієнт не переносить препарат у дозі 100 мг двічі на день, лікування препаратом слід остаточно припинити. У разі специфічного підвищення активності АСТ/АЛТ більш ніж у 3 рази порівняно з ВГН у поєднанні з підвищенням концентрації загального білірубіну у 2 та більше рази порівняно з ВГН та лужної фосфатази (ЩФ) менш ніж у 2 рази порівняно з ВГН (см Таблицю 2) застосування препарату ВАРГАТЕФ слід тимчасово припинити. Якщо не буде встановлено альтернативної причини порушень. ВАРГАТЕФ має бути остаточно скасовано. Таблиця 1. Інформація про зміну дози у разі розвитку діареї, блювання та інших негематологічних або гематологічних небажаних явищ, крім підвищення рівнів печінкових ферментів (див. Таблицю 2). Небажана реакція* Зміна дози Діарея 2 ступеня тяжкості протягом 7 днів поспіль, незважаючи на антидіарейне лікування. або Діарея ≥3 ступеня тяжкості, незважаючи на антидіарейне лікування. Після тимчасового припинення лікування та зменшення тяжкості реакції до 1 ступеня або відновлення вихідного стану пацієнта рекомендується зниження дози з 200 мг двічі на день до 150 мг двічі на день. При необхідності рекомендується повторне зниження дози зі 150 мг двічі на день до 100 мг двічі на день. Блювота ≥ 2 ступеня тяжкості та/або нудота ≥ 3 ступеня тяжкості, незважаючи на застосування протиблювотної терапії. Інша негематологічна або гематологічна небажана реакція ≥ 3 ступеня тяжкості. * Загальні термінологічні критерії для небажаних явищ - СТСАЕ (Common Terminology Criteria for Adverse Events) Таблиця 2. Інформація про зміну дози у разі підвищення активності ACT та/або АЛТ та підвищення концентрації білірубіну. Підвищення АСТ/АЛТ та білірубіну Зміна дози Підвищення активності ACT та/або АЛТ >2,5 рази порівняно з ВГН у поєднанні з підвищенням загального білірубіну в ≥1,5 рази порівняно з ВГН. або Підвищення значень ACT та/або АЛТ > 5 разів порівняно з ВГН. Після тимчасового припинення лікування та зниження активності трансаміназ до ≤ 2,5 рази порівняно з ВГН у поєднанні зі зниженням білірубіну до норми, доза знижується з 200 мг 2 рази на день до 150 мг 2 рази на день та, якщо ще одне зниження дози вважається необхідним, то з 150 мг двічі на день до 100 мг двічі на день. Підвищення значень ACT та/або АЛТ > 3 рази порівняно з ВГН у поєднанні з підвищенням загального білірубіну в ≥ 2 рази порівняно з ВГН та підвищенням ЛФ у < 2 рази порівняно з ВГН. Якщо альтернативна причина порушень не буде встановлена, препарат ВАРГАТЕФ повинен бути остаточно відмінений. ІЛФ Лікування препаратом ВАРГАТЕФ слід призначати та проводити під контролем лікаря, який має досвід діагностики та лікування ІЛФ. Рекомендована доза препарату становить 150 мг двічі на день приблизно через кожні 12 годин. Максимальна добова доза становить 300 мг. Зміна дози у разі розвитку небажаних реакцій При розвитку небажаних реакцій, таких як діарея, нудота і блювання на додаток до симптоматичної терапії, при необхідності рекомендується зниження дози або тимчасове переривання лікування доти, доки небажана реакція не знизиться до рівня, який дозволить відновити терапію. Лікування препаратом ВАРГАТЕФ може бути відновлено у повній дозі (150 мг двічі на день) або у зниженій дозі (100 мг двічі на день). Якщо пацієнт не переносить дозу препарату 100 мг двічі на день, лікування препаратом Варгатеф слід припинити. У разі переривання лікування внаслідок підвищення активності трансаміназ (ACT або АЛТ) більш ніж у 3 рази порівняно з ВГН після відновлення показників до нормальних значень рекомендовано відновити терапію у зменшеній дозі (100 мг двічі на день). Згодом доза може бути збільшена до повної дози (150 мг двічі на день). Особливі групи пацієнтів Дитячий вік Безпека та ефективність препарату ВАРГАТЕФ у пацієнтів дитячого віку у клінічних дослідженнях не вивчалась. Літній вік (>65 років) Не відзначено жодних загальних відмінностей щодо безпеки та ефективності застосування препарату у літніх пацієнтів у порівнянні з пацієнтами молодше 65 років. Вихідна корекція дози препарату на підставі віку пацієнта не потрібна. Раса та маса тіла На основі даних популяційного фармакокінетичного аналізу, вихідна корекція дози препарату ВАРГАТЕФ залежно від раси чи маси тіла не потрібна. Дані щодо безпеки у пацієнтів негроїдної раси обмежені. Порушення функції нирок Через нирки виводиться менше 1% одноразової дози нінтеданібу. У пацієнтів з порушеннями функції нирок легкого або середнього ступеня важкості зміни початкової дози не потрібне. У пацієнтів з тяжкими порушеннями функції нирок (кліренс креатиніну Порушення функції печінки Нінтеданіб виводиться переважно з жовчю (через кишечник) (>90%). У пацієнтів з порушеннями функції печінки легкого ступеня тяжкості (клас А за шкалою Чайлд-П'ю), зміни початкової дози не потрібні. У пацієнтів з порушеннями функції печінки середнього та тяжкого ступеня тяжкості (класи В та С за шкалою Чайлд-Пью) безпека, ефективність та фармакокінетика нінтеданібу не вивчалися. Тому лікування пацієнтів з порушеннями функції печінки середнього та тяжкого ступеня тяжкості препаратом ВАРГАТЕФ не рекомендується. За інформацією про дозування, спосіб застосування та модифікації дози доцетакселу. будь ласка, зверніться до відповідної інструкції щодо застосування цього препарату.ПередозуванняСимптоми У клінічних дослідженнях нинтеданіб вивчався у найвищій одноразовій дозі 450 мг один раз на день. Також зафіксовано випадки передозування при застосуванні препарату у максимальній дозі 600 мг протягом восьми днів. Небажані явища, що спостерігалися, були зіставні з відомим профілем безпеки нінтеданіба: збільшення активності ферментів печінки і порушення з боку ШКТ. Пацієнти повністю відновились після небажаних явищ. У дослідженнях INPULSIS було зафіксовано один випадок ненавмисного підвищення дози до 600 мг 2 рази на день протягом 21 дня у пацієнта з ІЛФ. У період некоректного прийому препарату було зафіксовано розвиток несерйозного небажаного явища (назофарингіт), що купіювалось у даному періоді без реєстрації будь-яких інших небажаних реакцій. Лікування Специфічного антидоту у разі передозування немає. При підозрі на передозування необхідно відмінити ВАРГАТЕФ та проводити симптоматичну терапію.Запобіжні заходи та особливі вказівкиШлунково-кишкові розлади – діарея. Лікування діареї (адекватна гідратація та антидіарейні лікарські засоби, наприклад, лоперамід) слід проводити при появі перших ознак. У разі розвитку діареї може знадобитися переривання лікування, зниження дози або припинення терапії. - нудота та блювання У разі збереження симптомів нудоти та блювання, незважаючи на симптоматичне лікування (включаючи протиблювотну терапію), може знадобитися зниження дози, переривання лікування або припинення терапії. У разі зневоднення рекомендується відновлення водно-електролітного балансу. Якщо виникають суттєві шлунково-кишкові небажані явища, необхідно проведення моніторування концентрації електролітів у крові. Нейтропенії та сепсис Під час терапії НМРЛ препаратом ВАРГАТЕФ, зокрема при комбінації його з доцетакселом, необхідно проводити моніторинг формених елементів крові щодо розвитку нейтропенії та можливих подальших ускладнень у вигляді сепсису або фебрильної нейтропенії. Часте моніторування всіх формених елементів крові слід здійснювати на початку кожного циклу лікування у пацієнтів, які отримують лікування нінтеданібом у комбінації з доцетакселом, у період найменших значень нейтрофілів, а також за наявності клінічних показань після закінчення останнього циклу терапії цією комбінацією. Порушення функції печінки Безпека та ефективність препарату не вивчалися у пацієнтів з порушеннями функції печінки середнього (клас В за шкалою Чайлд-Пью) або тяжкого (клас С за шкалою Чайлд-Пью) ступеня тяжкості. Тому у таких пацієнтів застосування препарату ВАРГАТЕФ не рекомендується. НМРЛ Після початку терапії рекомендується ретельний контроль активності печінкових трансаміназ, лужної фосфатази та концентрації білірубіну (періодично під час початку комбінації з доцетакселом. тобто на початку кожного лікувального циклу). Якщо відзначається суттєве підвищення активності печінкових ферментів, може знадобитися переривання лікування, зменшення дози або припинення лікування препаратом ВАРГАТЕФ. Перед початком комбінованого лікування препаратом ВАРГАТЕФ та доцетакселом повинні визначатися рівні трансаміназ, ЛФ та білірубіну. Ці показники слід моніторувати залежно від клінічних показань або періодично під час лікування, наприклад, у фазі комбінації з доцетакселом на початку кожного циклу терапії та щомісяця, якщо прийом препарату ВАРГАТЕФ продовжується у вигляді монотерапії після припинення терапії доцетакселом. Якщо виявляється відповідне підвищення ферментів печінки, може знадобитися перерва в лікуванні, зниження дози або припинення терапії ВАРГАТЕФ (див. розділ Спосіб застосування та дози / Таблиця 2). Слід проводити пошук альтернативних причин підвищення активності ферментів печінки та вжиття відповідних заходів за необхідності. У разі підвищення активності ферментів печінки (АСТ/АЛТ) більш ніж у 3 рази порівняно з ВГН у поєднанні з підвищенням рівня білірубіну в 2 та більше рази порівняно з ВГН та підвищенням ЛФ менш ніж у 2 рази порівняно з ВГН, терапію препаратом ВАРГАТЕФ слід перервати. Якщо не буде встановлено альтернативної причини зміни цих лабораторних показників, препарат ВАРГАТЕФ слід остаточно відмінити. ІЛФ Рекомендується оцінювати активність печінкових трансаміназ та концентрацію білірубіну до початку терапії препаратом ВАРГАТЕФ, а потім періодично під час лікування (наприклад, при кожному візиті пацієнта) або за клінічними показаннями. У разі підвищення рівня трансаміназ (ACT або АЛТ) більш ніж у 3 рази вище за ВГН рекомендовано зменшити дозу або перервати терапію препаратом ВАРГАТЕФ та проводити моніторування пацієнта. Як тільки показники трансаміназ повернуться до вихідного рівня, доза препарату ВАРГАТЕФ може бути знову підвищена до повної (150 мг двічі на день) або лікування може бути відновлено у зниженій дозі (100 мг двічі на день), яка згодом може бути підвищена до повної дози. Якщо підвищення будь-яких показників функції печінки супроводжується клінічними ознаками або симптомами пошкодження печінки, наприклад жовтяницею, лікування препаратом слід остаточно припинити. Слід здійснити пошук альтернативних причин підвищення активності ферментів печінки. Особливі групи пацієнтів НМРЛ Такі показники, як вік, маса тіла та ставлення до азіатської раси, можуть призвести до більш високого ризику підвищення активності печінкових ферментів. У пацієнтів із декількома факторами ризику рекомендується ретельне моніторування показників функції печінки. У дослідженні LUME-Lung 1 у пацієнтів, які приймали нінтеданіб у поєднанні з доцетакселом. з масою тіла менше 50 кг спостерігалася більш висока частота розвитку серйозних небажаних явищ, ніж у пацієнтів з масою тіла ≥50 кг, хоча кількість пацієнтів з масою тіла менше 50 кг була невеликою. Тому рекомендується ретельне моніторування пацієнтів із масою тіла менше 50 кг. Ризик розвитку кровотечі Даних щодо застосування препарату ВАРГАТЕФ у пацієнтів зі спадковою схильністю до кровотеч (наприклад, хвороба фон Віллебранда) немає. НМРЛ Пацієнти з легеневою кровотечею (≥ 2,5 мл крові), що недавно відзначалися, а також пацієнти з центрально розташованими пухлинами і рентгенологічними ознаками локальної інвазії великих судин або з рентгенологічними ознаками наявності порожнин або некротичних змін пухлини виключалися з клінічних досліджень. Тому застосування препарату ВАРГАТЕФ у таких пацієнтів не рекомендується. - метастази у головний мозок Збільшення частоти церебральних кровотеч у пацієнтів із раніше адекватно лікованими метастазами у головний мозок (стабільними протягом ≥ 4 тижнів до початку лікування препаратом ВАРГАТЕФ) не спостерігалося. Однак такі пацієнти повинні ретельно моніторуватися щодо ознак та симптомів церебральних кровотеч. Пацієнти з активними метастазами у головний мозок виключалися із клінічних досліджень, застосування препарату ВАРГАТЕФ у них не рекомендується. - терапія антикоагулянтами У клінічні дослідження включалися пацієнти, які отримували тривалу терапію низькомолекулярними гепаринами у низьких дозах або ацетилсаліцилової кислотою у дозах ≤ 325 мг на добу. Збільшення частоти кровотеч таких пацієнтів не спостерігалося. Даних про застосування препарату ВАРГАТЕФ у пацієнтів, які попередньо отримували лікування антикоагулянтами у більш високих дозах, немає. Пацієнтам, у яких під час лікування препаратом ВАРГАТЕФ розвивалися тромбоемболічні порушення, у зв'язку з чим була потрібна терапія антикоагулянтами, дозволялося продовжити прийом препарату ВАРГАТЕФ, при цьому збільшення частоти кровотеч не відзначалося. У пацієнтів, які приймають такі антикоагулянти, як варфарин або фенпрокумон, необхідно регулярно перевіряти протромбіновий час,міжнародне нормалізоване ставлення (МНО) або слідкувати за клінічними ознаками кровотеч. ІЛФ У клінічні дослідження не включалися пацієнти з відомим ризиком кровотеч, включаючи пацієнтів зі спадковою схильністю до кровотеч або пацієнтів, які отримують антикоагулянтну терапію у високих дозах. Отже, даної категорії пацієнтів лікування препаратом ВАРГАТЕФ має бути призначене лише в тому випадку, якщо потенційна користь терапії, що проводиться, перевищує потенційний ризик. Артеріальна тромбоемболія Необхідно бути обережними при лікуванні пацієнтів з високим серцево-судинним ризиком, включаючи відоме захворювання коронарних артерій. Слід розглянути можливість перерви у лікуванні пацієнтів, у яких розвинулися симптоми гострої ішемії міокарда. Венозна тромбоемболія НМРЛ У пацієнтів, які отримують ВАРГАТЕФ, спостерігався підвищений ризик венозних тромбоемболій, у тому числі тромбозу глибоких вен. Пацієнти повинні ретельно моніторуватися щодо тромбоемболічних порушень. Пацієнтам з небезпечними для життя венозними тромбоемболіями ВАРГАТЕФ необхідно відмінити. ІЛФ У дослідженнях INPULSIS не було підвищеного ризику розвитку венозних тромбоемболічних ускладнень. Однак у зв'язку з особливостями механізму дії нинтеданібу, у пацієнтів може спостерігатися підвищений ризик розвитку тромбоемболічних явищ. Перфорації ШКТ Частота перфорацій шлунково-кишкового тракту в окремих лікувальних групах у клінічних дослідженнях була порівнянна. На основі механізму дії препарату ВАРГАТЕФ, у пацієнтів можливий підвищений ризик перфорацій ШКТ. Особлива увага повинна приділятися лікуванню пацієнтів, які раніше піддавалися абдомінальним хірургічним втручанням або перенесли перфорацію порожнього органу в недавньому анамнезі. У зв'язку з цим ВАРГАТЕФ може застосовуватися лише як мінімум через 4 тижні після великих хірургічних, включаючи абдомінальні, втручання. У разі виникнення гастроінтестинальної перфорації терапія препаратом ВАРГАТЕФ має припинятися. Порушення загоєння ран Нінтеданіб, у зв'язку з особливостями механізму дії, може порушувати загоєння ран. У клінічних дослідженнях збільшення частоти порушень загоєння ран не спостерігалося. Спеціальних досліджень, у яких вивчалося вплив нинтеданиба на загоєння ран, не проводилося. Тому лікування має починатися або відновлюватися (якщо здійснювалася перерва у зв'язку з хірургічним втручанням) з урахуванням клінічної думки щодо адекватності загоєння рани. Соєвий лецитин М'які капсули препарату містять у собі соєвий лецитин. Вплив на здатність до керування автотранспортом та управління механізмами Досліджень щодо впливу препарату на здатність керувати транспортними засобами та заняття іншими потенційно небезпечними видами діяльності, що вимагають підвищеної концентрації уваги та швидкості психомоторних реакцій, не проводилося. Під час застосування препарату ВАРГАТЕФ пацієнтам потрібно рекомендувати бути обережними при керуванні транспортними засобами або механізмами.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
11 585,00 грн
435,00 грн
Склад, форма випуску та упаковкаКонцентрат - 1 мл: активна речовина: панітумумаб – 20 мг; допоміжні речовини: натрію ацетату тригідрат – 6,8 мг, натрію хлорид – 5,8 мг, оцтова кислота крижана – до pH 5,8, вода для ін'єкцій – достатня кількість. Флакон містить 5 мл (100 мг/5 мл), 10 мл (200 мг/10 мл) або 20 мл (400 мг/20 мл) концентрату. Флакон з прозорого скла гідролітичного класу I з еластомірною пробкою, алюмінієвим ковпачком і поліпропіленовим ковпачком, що відламується. По 1 флакону поміщають у контурну осередкову упаковку і потім в картонну пачку разом з інструкцією по застосуванню. На кожну пачку наклеюють дві прозорі захисні етикетки – контроль першого розтину, що має поздовжню кольорову смугу.Опис лікарської формиПрозора, безбарвна рідина; може містити напівпрозорі або білі білкові аморфні частинки.Фармакотерапевтична групаПротипухлинний засіб, моноклональні антитіла.ФармакокінетикаПри застосуванні Вектібіксу як монотерапія або в комбінації з хіміотерапією фармакокінетика препарату носить нелінійний характер. Після одноразового введення панитумумабу у вигляді 1-годинної інфузії площа під кривою "концентрація-час" (AUC) зростала більшою мірою, ніж це характерно при дозопропорційній залежності, а кліренс препарату знижувався з 30,6 до 4,6 мл/добу/кг зі збільшенням дози від 0,75 до 9 мг/кг. Однак при введенні панітумумабу у дозах понад 2 мг/кг характер збільшення AUC був близьким до дозопропорційної залежності. При дотриманні рекомендованого режиму дозування (6 мг/кг 1 раз на 2 тижні у вигляді 1-годинної інфузії) рівноважна концентрація панитумумабу досягається до третьої інфузії при середніх значеннях максимальної (± стандартне відхилення) та мінімальної концентрації 213 ± 59 та 39 ± мл. відповідно. Середнє значення (± стандартне відхилення) AUC та кліренсу дорівнювали 1306 ± 374 мкг-доб/мл і 4.9±1.4 мл/кг/сут відповідно. Період напіввиведення препарату становить приблизно 7,5 діб (розкид: від 3,6 до 10,9 діб). За результатами аналізу фармакокінетики в окремих групах пацієнтів (переважно у віці 21-88 років) вік, стать пацієнта, раса, функція печінки та нирок, застосування супутніх хіміотерапевтичних препаратів та ЕФР інтенсивне фарбування мембран (1+. 2+, 3+) у пухлинних клітинах не впливають на фармакокінетику панітумумабу. Фармакокінетика в окремих груп пацієнтів Дослідження фармакокінетики панітумумабу у пацієнтів з порушенням функцій нирок або печінки не проводилося.ФармакодинамікаПанитумумаб є повністю людським моноклональним антитілом IgG2, отриманим з клітинної лінії ссавців (яєчники китайського хом'ячка) шляхом рекомбінантної ДНК-технології. Панитумумаб має високу спорідненість і специфічність до рецепторів епітеліального фактора росту людини (ЕФР). Рецептор ЕФР - це трансмембранний глікопротеїн із сімейства рецепторів тирозинкіназ I типу, який включає також HERl/c-ErbB-1, HER2, HER3 та HER4. Рецептор ЕФР стимулює зростання нормальних епітеліальних клітин, включаючи клітини шкіри та волосяних фолікулів, та експресується на різних типах пухлинних клітин. Панітумумаб зв'язується з ліганд-зв'язуючим доменом рецептора ЕФР та інгібує процес аутофосфорилювання, який індукується всіма відомими лігандами рецептора ЕФР. Зв'язування панітумумабу з рецептором ЕФР призводить до інтерналізації рецептора, інгібування процесів клітинного росту, індукції апоптозу та зменшення продукції інтерлейкіну-8 та фактора зростання ендотелію судин. Гени KRAS (гомолог вірусного онкогену щурової саркоми Кірстена 2) та NRAS (гомолог нейробластоми вірусного онкогену RAS) відносяться до сімейства онкогенів RAS. Гени KRAS та NRAS кодують невеликий гуанозинтрифосфат-зв'язуючий білок, який бере участь у трансдукції сигналу. KRAS і NRAS активується різними сигналами, у тому числі і від рецептора ЕФР, і, у свою чергу, стимулює синтез інших внутрішньоклітинних білків, залучених у процеси клітинної проліферації, виживання та ангіогенезу. Активуючі мутації генів RAS часто відбуваються в різних пухлинних клітинах людини і відіграють певну роль як у процесі онкогенезу, так і в прогресії пухлини. Імуногенність Як і всі терапевтичні протеїни, панитумумаб має потенційну імуногенність. Продукцію нейтралізуючих антитіл до панітумумабу оцінювали за допомогою двох різних скринінгових систем імуноаналізу для визначення пов'язаних антитіл до пантимумабу (ІФА - імуноферментний аналіз, який дозволяє визначити високоафінні антитіла, та Біосенсор, що дозволяє визначити високо- та низькоафінні антитіла). Пацієнтам, чия сироватка виявлялася позитивною на наявність антитіл у будь-якому скринінговому імуноаналізі, проводився також біологічний тест in vitro для виявлення антитіл, що нейтралізують. Як монотепапія: Виявлення пов'язаних антитіл (за винятком випадків виявлення антитіл до введення препарату та тимчасово позитивних) становила Виявлення нейтралізуючих антитіл (за винятком випадків виявлення антитіл до введення препарату та тимчасово позитивних) становила У порівнянні з пацієнтами, у яких антитіла не вироблялися, взаємозв'язок між наявністю нейтралізуючих антитіл до панітумумабу та змінами фармакокінетичних параметрів, ефективності та безпеки препарату не відзначено. У комбінації з режимами хіміотерапії на основі іринотекану або оксалінлатину: Виявлення пов'язаних антитіл (за винятком випадків виявлення антитіл до введення препарату та тимчасово позитивних) становила 1,0%. як було встановлено за допомогою аналізу ІФА та Виявлення нейтралізуючих антитіл (за винятком випадків виявлення антитіл до введення препарату та тимчасово позитивних) становила Не було виявлено жодних доказів зміни профілю безпеки з позитивним результатом тесту на антитіла до Вектібіксу. Визначення антитіл залежить від чутливості та специфічності використовуваного методу. На позитивний результат визначення антитіл можуть вплинути різні чинники, включаючи метод проведення аналізу, методику відбору зразків, час забору проб, прийом супутніх препаратів і характер основної захворювання, тому порівняння частоти виникнення антитіл до панітумумабу з цим показником для інших препаратів може бути недостовірним. Клінічна ефективність У клінічному дослідженні, застосування Вектібнксу у пацієнтів з метастазуючим колоректальним раком (мКРР) з диким типом гена KRAS, у яких спостерігалася прогресія захворювання на фоні або після попередніх курсів хіміотерапії на основі фторпіримідину, оксалінлатину або іринотекану призводить до значного збільшення виживання без прогресу. . Пацієнти з мутантним типом гена KRAS не мали позитивного впливу на ВБП. Ефективність Вектібіксу також оцінювалася у клінічному дослідженні у пацієнтів мКРР з диким типом гена KRAS (екзон 2), резистентних до хіміотерапії, які були рандомізовані у співвідношенні 1:1 на отримання Вектібіксу та цетуксимабу. Первинною кінцевою точкою була загальна виживання (ВВ). Вторинні ключові точки включали виживання без прогресування (ВБП) та частоту об'єктивної відповіді (ЧОО). Первинна кінцева точка показала перевагу загальної виживаності (95% ДІ: 9,4, 11,6; р = 0,001) на користь Вектібікс. Позитивного впливу на ВБП не було відзначено і спостерігалася незначна перевага у ЧОО у групі панітумумабу порівняно з групою цетуксимабу. Клінічна ефективність у комбінації з хіміотерапією У клінічному дослідженні застосування Вектібіксу в комбінації з режимом хіміотерапії на основі оксаліплатину, фторурацилу (ФУ) та кальцію фолінату (FOLFOX) у пацієнтів з мКРР з диким типом гена KRAS призводить до значного збільшення виживання без прогресування (ВБП) порівняно з монотерапією. FOLFOX. Інші ключові кінцеві точки включали: загальне виживання (ВВ), частоту об'єктивної відповіді (ЧОО), час до прогресії (ВДП) та тривалість відповіді. У клінічному дослідженні застосування Вектібіксу в комбінації з ринотсканом, фторурацилом (ФУ) та кальцію фолінатом (FOI.FIRI) оцінювали за ключовими кінцевими точками - загальне виживання (ОВ) та виживання без прогресування (ВБП). Інші ключові кінцеві точки включали: загальне виживання (ВВ), час до відповіді, час до прогресії (ВДП) та тривалість відповіді. У пацієнтів з мКРР з KRAS дикого типу було продемонстровано значне збільшення ВБП у групі пацієнтів, які отримували Вектібікс. Застосування панітумумабу в комбінації з хіміотерапією на основі оксаліплатину або іринотекану та бевацизумабом пов'язане з несприятливим співвідношенням користі-ризику незалежно від статусу мутації за геном KRAS. Було проведено зумовлений ретроспективний аналіз 586 пацієнтів із 597 пацієнтів з мКРР з диким типом гена KRAS (екзон 2). Для оцінки ефекту лікування панітумумабом у комбінації з хіміотерапією FOLFIRI у другій лінії терапії мКРР досліджувалися додаткові мутації RAS, що йдуть за KRAS екзоном 2 (тобто, KRAS екзони 3, 4 та NRAS екзони 2, 3, 4) та мутації у BRAF 15. У пацієнтів з мКРР з диким типом генів RAS, панитумумаб у комбінації з FOLFIRI показав перевагу у ВБП та 013 у порівнянні з монотерапією FOLFIRI. У даному аналізі мутації BRAF зумовлювали негативний результат лікування, пов'язаний із зменшенням ВБП та ОВ у пацієнтів з мКРР з диким типом гена KRAS в екзоні 2 незалежно від групи лікування. Дані також показують, що мутації BRAF не визначають додаткову користь ефекту лікування панітумумабом. У пацієнтів з мКРР з диким типом генів RAS, було показано перевагу у ВБП, ОВ та ЧОО у групі пацієнтів, які отримують панітумумаб у комбінації з FOLFIRI у порівнянні з монотерапією FOLFIRI. Для пацієнтів з додатковими мутаціями RAS після KRAS екзону 2 не було продемонстровано користь від додавання панітумумабу до FOLFIRI. На підставі аналізу загальної виживаності (>80% випадків ОВ) очікувався ефект лікування панитумумабом у комбінації з FOLFOX порівняно з монотерапією FOLFOX, з ОВ за статусом KRAS (екзон 2). Було проведено зумовлений ретроспективний аналіз 641 із 656 пацієнтів з мКРР з диким типом гена KRAS (екзон 2). Первинною метою цього аналізу було вивчення ефекту лікування панітумумабом у комбінації з FOLFOX у порівнянні з монотерапією FOLFOX у пацієнтів з диким типом генів RAS (KRAS та KRAS екзони 2, 3 та 4) або диким типом генів RAS та BRAF (KRAS та KRAS екзони 2, 3) та 4 та BRAF екзон 15). У цьому аналізі частота додаткових мутацій RAS у дикому типі гена KRAS (екзон 2) була приблизно 16%. У цьому аналізі мутації BRAF не визначали негативний результат лікування панітумумабом. Наступний визначений аналіз визначив (n = 7) додаткові мутації KRAS та KRAS в екзоні 3 (кодон 59). Аналіз з включенням кодону 59 також показав прогнозований негативний результат лікування панитумумабом.Показання до застосуванняВектибікс показаний для лікування метастатичного колоректального раку у пацієнтів із генами RAS дикого типу: у комбінації з хіміотерапією на основі фторпіримідину та оксаліплатину; у комбінації з хіміотерапією на основі фторпіримідину та іринотекану; як монотерапія при прогресуванні захворювання на фоні застосування стандартної хіміотерапії.Протипоказання до застосуванняВектибікс протипоказаний пацієнтам з анамнезом реакцій гіперчутливості, що загрожують життю, до будь-якого з компонентів препарату. Інтерстиціальний пневмоніт чи фіброз легень. Застосування Вектібіксу у комбінації з режимом хіміотерапії на основі оксаліплатину у пацієнтів з мКРР з мутантним типом генів RAS або у пацієнтів з неуточненим типом генів RAS. Дитячий вік (ефективність та безпека у дітей до 18 років не встановлено). Вагітність. Період годування груддю.Вагітність та лактаціяРецептор ЕФР бере участь у контролі пренатального розвитку плода і грає певну роль у процесах нормального органогенезу, проліферації та диференціювання клітин ембріона, що розвивається. Таким чином, Вектібікс може надавати потенційну шкоду для плода при застосуванні вагітними жінками. Відомо, що людські антитіла IgG здатні проникати через плацентарний бар'єр, тому панитумумаб може проникати з організму матері в організм плода, що розвивається. Тому жінки із збереженою репродуктивною функцією під час лікування Вектібіксом та протягом 2 місяців після його закінчення повинні використовувати надійні засоби контрацепції. Якщо вагітність розвинулася на фоні терапії, необхідно роз'яснити пацієнтці потенційний ризик переривання вагітності та потенційний ризик для плода. Невідомо, чи проникає панітумумаб у грудне молоко. Оскільки людські антитіла IgG проникають у грудне молоко, можна припустити, що панитумумаб може також проникати у грудне молоко. Можливість всмоктування препарату та його потенційної шкоди для дитини не встановлено. У період лікування Вектібіксом та протягом 2 місяців після його закінчення годування груддю не рекомендується. В експериментах було показано оборотну дію препарату на менструальний цикл та зниження плодючості самок мавп. У зв'язку з цим панітумумаб може впливати на можливість розвитку вагітності у жінок.Побічна діяНайчастішими небажаними реакціями при застосуванні Вектібіксу в режимі монотерапії та в комбінації з хіміотерапією (n=2588) були дерматологічні реакції, що спостерігалися приблизно в 93% випадків. Ці реакції обумовлені фармакологічними властивостями препарату Вектібікс і зазвичай мають легкий або середній ступінь тяжкості: тільки в 25% випадків дерматологічні реакції носять тяжкий характер (ступінь тяжкості 3, за класифікацією NCI-CTC) та < 1% життєзагрозливі (ступінь 4 за NCI-CTC) . Клінічне ведення шкірних реакцій, включаючи рекомендації та корекції дози, наведено в розділі "Особливі вказівки". Найчастішими небажаними реакціями, що виникали у ≥ 20% пацієнтів, були розлади шлунково-кишкового тракту [діарея (50%), нудота (41%), блювання (27%), запор (23%) та біль у животі (23%) ]:загальні реакції [підвищена стомлюваність (37%), пірексія (20%); порушення обміну речовин та харчування [анорексія (27%)]: інфекції та інвазії [пароніхія (20%)]; та патологія шкіри та підшкірної тканини [висип (45%), акнеіформний дерматит (39%), свербіж (35%). еритема (30%) та сухість шкіри (22%)]. Нижче наведено дані щодо небажаних реакцій, що спостерігалися у пацієнтів з мКРР, які отримували панітумумаб як монотерапію або у комбінації з хіміотерапією (n=2588). Профіль безпеки Вектібіксу в комбінації з хіміотерапією включає зареєстровані небажані реакції Вектібіксу (як монотерапія) та токсичності фонової хіміотерапії. Не спостерігалося нових випадків токсичності, а також посилення раніше зазначених випадків виникнення токсичності, крім очікуваних адитивних ефектів. Дерматологічні реакції були найчастішими небажаними реакціями, що спостерігалися у пацієнтів, які приймають панітумамаб у комбінації з хіміотерапією. Інші небажані реакції, найчастіше спостерігаються у пацієнтів, що проходять монотерапію, включали гіпомагніємію, діарею і стоматит. Ці небажані реакції в окремих випадках вимагали відміни Вектібіксу або хіміотерапії. Небажані реакції представлені відповідно до наступної градації частоти їх виникнення: дуже часто (≥1/10), часто (≥1/100, Інфекції та інвазії: Дуже часто – пароніхія1; Часто - пустульозний висип, целлюліт1, фолікуліт, місцева інфекція, інфекції сечовивідних шляхів; Нечасто - очні інфекції, інфекції повік. Порушення з боку крові та лімфатичної системи: Дуже часто – анемія; Часто – лейкопенія. Порушення з боку імунної системи: Часто - гіперчутливість1; Рідко – анафілактичні реакції1. Порушення з боку обміну речовин та харчування: Дуже часто – гіпокаліємія, анорексія, гіпомагніємія; Часто – гіпокаліємія, дегідратація, гіперглікемія, гіпофосфатемія. Порушення з боку психіки: Дуже часто – безсоння; Часто – тривога. З боку нервової системи: Часто – запаморочення, біль голови, холінергічний синдром. З боку органу зору: Дуже часто – кон'юнктивіт; Часто – блефарит, посилення росту вій, підвищена сльозотеча, гіперемія очного яблука, сухість очей, свербіж очей, подразнення очей; Нечасто – роздратування очного століття, кератит; Рідко – виразковий кератит1. Порушення з боку серця: Часто – тахікардія; Нечасто – ціаноз. Порушення з боку серцево-судинної системи: Часто – тромбоз глибоких вен, зниження артеріального тиску, підвищення артеріального тиску, “припливи”. З боку органів дихання: Дуже часто – задишка, кашель; Часто – емболія легеневої артерії, носові кровотечі; Нечасто – бронхоспазм, сухість слизової оболонки носа; Частота невідома – інтерстиціальні захворювання легень. З боку травної системи: Дуже часто – діарея1, нудота, блювання, біль у животі, стоматит, запор; Часто – ректальна кровотеча, сухість слизової рогової області, диспепсія, афтозний стоматит, хейліт, гастроезофагеальна рефлюксна хвороба, сухість губ; Нечасто – потріскані губи. З боку шкіри та підшкірно жирової клітковини: Дуже часто – акнеформний дерматит, висипання1, еритема, свербіж шкіри. сухість шкіри, шкірні тріщини, вугровий висип, алопеція; Часто – синдром долонно-підошовної еритродизестезії. шкірні виразки, лущення шкіри, гіпертрихоз, оніхоклазія, захворювання нігтів, гіпергідроз, дерматит; Нечасто - ангіоневротичний набряк1, гірсутизм, врослий ніготь, оніхолізис; Рідко – некроз шкіри1, синдром Стівенса-Джонсона1. токсичний епідермальний некроліз1. Порушення з боку м'язово-скелетної та сполучної тканини: Дуже часто – болі у спині; Часто – біль у кінцівках. Загальні порушення та місцеві зміни: Дуже часто – підвищена стомлюваність, пірексія, астенія, запалення слизової оболонки, периферичні набряки; Часто – біль у грудях, біль, озноб; Нечасто – інфузійні реакції1. Дослідження: Дуже часто – зниження маси тіла; Часто – зниження концентрації магнію в крові. 1 – див. нижче. 2 - в основному висипання включає шкірну токсичність. лущення шкіри, ексфоліативний висип, папульозний висип, сверблячий висип, еритематозний висип, генералізований висип, макульозний висип, макулопапулезний висип, ушкодження шкіри. Опис окремих небажаних реакцій Розлади травної системи Найчастіше діарея мала легку чи помірну ступінь тяжкості. Повідомлялося про тяжкі випадки діареї (ступінь 3 та 4 за NCI-CTC) у 2% пацієнтів, які приймали Вектібікс як монотерапію та у 17% пацієнтів. які приймали Вектібікс у комбінації з хіміотерапією. Повідомлялося про розвиток гострої ниркової недостатності на тлі діареї тяжкого ступеня та зневоднення. Інфузійні реакції У ході клінічних досліджень та в постмаркетинговий період відзначалися наступні побічні реакції, що виникають протягом 24 годин після інфузії: біль у животі, анафілактичні реакції, ангіоневротичний набряк, біль у спині, бронхоспазм, зупинка серця, біль у грудній клітці, озноб, ціаноз, задишка , "припливи" крові, підвищення артеріального тиску, зниження артеріального тиску, пірексія, тахікардія, блювання. Реакції на інфузію (що розвиваються протягом 24 годин з моменту першого введення препарату) спостерігалися у 3% пацієнтів, які отримували Вектібікс у клінічних дослідженнях з монотерапією мКРР. Частота важких реакцій (ступеня 3 та 4) склала 0.5%. У клінічних дослідженнях з використанням режиму хіміотерапії на основі іринотекану повідомлялося про важкі інфузійні реакції (ступінь 3 і 4 за NCI-CTC), що виникли у 1% пацієнтів, які приймали Вектібікс у поєднанні з хіміотерапією на основі іринотекану (n=951) та у 2% пацієнтів, які отримували лише хіміотерапію на основі іринотекану (n=594). У клінічних дослідженнях з використанням режиму хіміотерапії на основі оксалнплатину повідомлялося про тяжкі випадки інфузійних реакцій (ступінь 3 та 4 за NCI-CTC), що виникли у 2.4% пацієнтів,які приймали Вектібікс у поєднанні з хіміотерапією на основі оксалнплатину (n=585) та у 2,4% пацієнтів, які отримували тільки хіміотерапію на основі оксалнплатину (n=584). У постмаркетингових дослідженнях повідомлялося про серйозні інфузійні реакції, включаючи рідкісні повідомлення про летальні наслідки. Повідомлялося про розвиток випадку летального ангіневротичного набряку у пацієнта з рецидивним метастатичним плоскоклітинним раком голови, лікованого Вектібіксом. Фатальне ускладнення розвинулося під час відновлення терапії післяпопереднього епізоду розвитку ангіоневротичного набряку. Обидві реакції зафіксовані понад 24 години після введення препарату. Про реакції гіперчутливості, що розвинулися більш ніж через 24 години після інфузії, також повідомлялося і в постмаркетинговий період.отримували лише хіміотерапію на основі оксалнплатину (n=584). У постмаркетингових дослідженнях повідомлялося про серйозні інфузійні реакції, включаючи рідкісні повідомлення про летальні наслідки. Повідомлялося про розвиток випадку летального ангіневротичного набряку у пацієнта з рецидивним метастатичним плоскоклітинним раком голови, лікованого Вектібіксом. Фатальне ускладнення розвинулося під час відновлення терапії післяпопереднього епізоду розвитку ангіоневротичного набряку. Обидві реакції зафіксовані понад 24 години після введення препарату. Про реакції гіперчутливості, що розвинулися більш ніж через 24 години після інфузії, також повідомлялося і в постмаркетинговий період.отримували лише хіміотерапію на основі оксалнплатину (n=584). У постмаркетингових дослідженнях повідомлялося про серйозні інфузійні реакції, включаючи рідкісні повідомлення про летальні наслідки. Повідомлялося про розвиток випадку летального ангіневротичного набряку у пацієнта з рецидивним метастатичним плоскоклітинним раком голови, лікованого Вектібіксом. Фатальне ускладнення розвинулося під час відновлення терапії післяпопереднього епізоду розвитку ангіоневротичного набряку. Обидві реакції зафіксовані понад 24 години після введення препарату. Про реакції гіперчутливості, що розвинулися більш ніж через 24 години після інфузії, також повідомлялося і в постмаркетинговий період.Повідомлялося про розвиток випадку летального ангіневротичного набряку у пацієнта з рецидивним метастатичним плоскоклітинним раком голови, лікованого Вектібіксом. Фатальне ускладнення розвинулося під час відновлення терапії післяпопереднього епізоду розвитку ангіоневротичного набряку. Обидві реакції зафіксовані понад 24 години після введення препарату. Про реакції гіперчутливості, що розвинулися більш ніж через 24 години після інфузії, також повідомлялося і в постмаркетинговий період.Повідомлялося про розвиток випадку летального ангіневротичного набряку у пацієнта з рецидивним метастатичним плоскоклітинним раком голови, лікованого Вектібіксом. Фатальне ускладнення розвинулося під час відновлення терапії післяпопереднього епізоду розвитку ангіоневротичного набряку. Обидві реакції зафіксовані понад 24 години після введення препарату. Про реакції гіперчутливості, що розвинулися більш ніж через 24 години після інфузії, також повідомлялося і в постмаркетинговий період.розвинених більш ніж через 24 години після інфузії, також повідомлялося і в постмаркетинговий період.розвинених більш ніж через 24 години після інфузії, також повідомлялося і в постмаркетинговий період. Порушення з боку шкіри та підшкірно жирової клітковини Шкірний висип, що розвивався на фоні лікування Вектібіксом, найбільш часто локалізувалася на обличчі, верхній частині грудної клітки та спині, проте в деяких випадках поширювалася і на кінцівки. Як наслідок тяжких дерматологічних реакцій відзначали також розвиток інфекційних ускладнень, таких як сепсис, у поодиноких випадках з легальним результатом, целюліт та місцеві абсцеси, що потребують хірургічного втручання та дренування. Медіана часу до розвитку перших проявів дерматологічних реакцій склала 10 днів, а медіана часу до їх вирішення моменту останнього введення Вектібіксу - 28 днів. Пароніхіальне запалення супроводжувалося припухлістю латеральних нігтьових валиків пальців рук та ніг. Дерматологічні реакції (включаючи вплив на нігті), що спостерігалися у пацієнтів, які отримували Вектібікс або інші інгібітори ЕФР, є відомими фармакологічними ефектами цих препаратів. У всіх клінічних дослідженнях шкірні реакції спостерігалися у 93% пацієнтів, які отримували Вектібікс як монотерапію або в комбінації з хіміотерапією (n = 2588). В основному це були висипи та угревидний дерматит майже завжди легкого або помірного характеру. Про тяжкі шкірні реакції (ступінь 3 по NCI-CTC) повідомлялося у 34% пацієнтів, а про життєзагрозливі шкірні реакції - у Подробиці клінічного ведення дерматологічної реакції, включаючи рекомендації щодо зміни дози. У пост-маркетинговий період застосування повідомлялося про рідкісні випадки розвитку некрозів шкіри, синдрому Стівенса-Джонсона та токсичного епідермального некролізу. Офтальмологічна токсичність У пост-маркетинговий період застосування рідко повідомлялося про серйозні випадки кератитів та/або виразкових кератитів. Діти Немає будь-яких даних про застосування препарату Вектібікс у дітей, тому Вектибікс не можна використовувати для лікування осіб молодше 18 років. Інші особливі популяції У пацієнтів похилого віку (≥ 65 років), які отримували монотеранію Вектібіксом. не спостерігалося відмінностей у безпеці та ефективності. Однак було зареєстровано збільшення кількості серйозних небажаних реакцій у літніх пацієнтів, які отримували терапію Вектібіксом у комбінації з режимом хіміотерапії на основі іринотекану або оксаліплатину, порівняно із застосуванням лише хіміотерапії. Немає даних щодо безпеки застосування Вектібіксу пацієнтами з нирковою та печінковою недостатністю.Взаємодія з лікарськими засобамиДані дослідження про взаємодію Вектібіксу та іринотекану у пацієнтів з мКРР показали, що фармакокінетичні властивості іринотекану та його активного метаболіту, SN-38, не змінюються, при одночасному введенні препаратів. Результати перехресного порівняльного дослідження показали, що схеми, що включають іринотекан (ІФЛ або FOLFIRI), не впливають на фармакокінетичні властивості панітумумабу. Не рекомендується поєднане призначення Вектібіксу з режимом хіміотерапії, що містить іринотекан, фторпіримідин болюсно та кальцію фолінат (лейковорин) (режим ІФЛ) та режимами хіміотерапії, що включають бевацизумаб. При призначенні панітумумабу в комбінації з ІФЛ, спостерігалася висока частота виникнення діареї важкого ступеня, і збільшувалася частота токсичності та летальних результатів при призначенні панітумумабу у комбінації з режимом хіміотерапії, що включала бевацизумаб. Вектибікс не слід призначати у комбінації з хіміотерапією, що містить оксаліплатин, пацієнтам з мКРР з мутантними генами RAS, або у разі неуточненого статусу RAS. У ході клінічного дослідження у пацієнтів з мКРР з мутантним геном KRAS, які отримували панитумумаб та FOLFOX, відзначалося значне скорочення виживання без прогресування та зменшення загального часу виживання. Обумовлений ретроспективний аналіз 641 з 656 пацієнтів з мКРР з диким типом гена KRAS (екзон 2) фази 3 встановив додаткові мутації RAS (KRAS [екзони 3 і 4] або NRAS [екзони 2, 3, 4]) у 16% (п= 108) пацієнтів. Скорочення ВВП та ОВ спостерігалося у пацієнтів з мКРР з мутантним типом генів RAS, які отримують панітумумаб у комбінації з FOLFOX (n=51) порівняно з монотерапією FOLFOX (n=57).Спосіб застосування та дозиРекомендована доза Вектібіксу становить 6 мг/кг маси тіла 1 раз на 2 тижні. Особливі групи пацієнтів Безпеку та ефективність Вектібіксу не оцінювали у пацієнтів з порушеннями функцій нирок або печінки. У разі призначення препарату людям похилого віку корекція дози не потрібна. Діти Досвід із застосування Вектібіксу у дітей відсутній; препарат не слід призначати пацієнтам віком до 18 років. Рекомендації щодо корекції доз та режиму введення З появою слабких або помірних ознак інфузійної реакції (ступінь 1 або 2) слід зменшити швидкість введення препарату на 50%. При появі виражених симптомів інфузійної реакції (ступінь 3 або 4) введення Вектібіксу слід негайно припинити. Дерматологічні реакції При розвитку дерматологічної реакції 3 і вище ступеня тяжкості (NCI-CTC/CTCAE) або нестерпної дерматологічної реакції рекомендується ввести таку зміну дози. Виникнення шкірних симптомів: ≥ступеня 31 Введення препарату Вектібікс Результат Регулювання дози Перший випадок виникнення Скасування 1 або 2 доз Зниження інтенсивності реакції (<3 ступеня) Відновлення інфузії у дозі, що становить 100% від початкової дози Поліпшення не настало Припинення Другий випадок виникнення Скасування 1 або 2 доз Зниження інтенсивності реакції (<3 ступеня) Відновлення інфузії у дозі, що становить 80% від початкової дози Поліпшення не настало Припинення Третій випадок виникнення Скасування 1 або 2 доз Зниження інтенсивності реакції (<3 ступеня) Відновлення інфузії у дозі, що становить 60% від початкової дози Поліпшення не настало Припинення Четвертий випадок виникнення Припинення - - 1 – Реакції 3 ступеня та вище вважаються важкими або життєзагрозливими. Інструкції з приготування та введення розчину для інфузій Перед проведенням інфузії Вектібікс розводиться в 0,9% розчині хлориду натрію для ін'єкцій в асептичних умовах. Не рекомендується струшувати або сильно збовтувати флакон. Не слід вводити препарат, якщо спостерігається зміна кольору вмісту флакону. З флакона з препаратом забирається необхідна кількість Вектібіксу для отримання дози 6 мг/кг, яку потім розчиняють у загальному обсязі 100 мл. Кінцева концентрація не повинна перевищувати 10 мг/мл. Дози вище 1000 мг слід розчинити в 150 мл 0,9% розчину натрію хлориду для ін'єкцій. Отриманий розчин перемішують обережним перевертанням флакона, не струшувати. Вектибікс повинен вводитися внутрішньовенно за допомогою інфузійного насоса в периферичний зонд або катетер постійний через вбудований фільтр 0,2 або 0,22 мкм з низьким ступенем зв'язування білків. Рекомендована тривалість інфузії становить приблизно 60 хвилин. Якщо перша інфузія добре переноситься, наступні інфузії можуть проводитися протягом 30-60 хвилин. Тривалість введення препарату в дозах понад 1000 мг має становити приблизно 90 хвилин. До і після введення Вектібіксу інфузійну систему необхідно промити 0,9% розчином натрію хлориду, щоб уникнути змішування Вектібіксу з іншими лікарськими препаратами або розчинами для внутрішньовенного введення. У разі виникнення інфузійних реакцій може знадобитися зниження швидкості інфузії препарату Вектібікс. Не рекомендується струменеве або болюсне введення Вектібіксу.ПередозуванняПри перевищенні рекомендованої терапевтичної дози (12 мг/кг) приблизно вдвічі спостерігалися токсичні реакції з боку шкіри, діарея, дегідратація та підвищена стомлюваність, що відповідало профілю безпеки препарату у рекомендованій дозі. Терапія у разі передозування симптоматична.Запобіжні заходи та особливі вказівкизагальні вказівки Лікування Вектібіксом повинно проводитися під контролем лікаря, що має досвід призначення протипухлинних препаратів. Визначення генетичних маркерів пухлини Перед початком лікування препаратом Вектібікс необхідно піддавати дикого типу генів RAS (KRAS і NRAS). Визначення статусу мутації має проводитися досвідченими лікарями-лаборантами з використанням валідованої методики визначення мутацій KRAS (екзони 2, 3 та 4) та NRAS (екзони 2, 3 та 4). Небажані реакції з боку м'яких тканин та шкірних покривів Дерматологічні реакції - клас-ефект інгібіторів рецептора ЕФР, зумовлений фармакологічними властивостями, спостерігалися практично у всіх пацієнтів (приблизно 90%), які отримували Вектібікс. У разі виникнення тяжких дерматологічних реакцій може знадобитися зміна дози препарату Вектібікс (≥ ступеня 3) (див. розділ "Спосіб застосування та дози"). Лікування дерматологічних реакцій повинно бути засноване на тяжкості проявів і може включати зволожуючі, сонцезахисні засоби (сонцезахисний фільтр > 15 УФА та УВФ), а також креми, що містять глюкокортикостероїди (відсоток гідрокортизону не вище 1%) пероральні антибіотики Також пацієнтам з ознаками висипу/дерматологічної токсичності рекомендується використовувати сонцезахисні засоби та головні убори, обмежити перебування на сонці, оскільки сонячне світло може посилити будь-які можливі реакції шкіри. Профілактичний догляд за шкірою, що включає зволожуючі, сонцезахисні засоби (сонцезахисний фільтр > 15 УФА та УВФ). крему, що містять глюкокортикостероїди (відсоток гідрокортизону не вище 1%) та пероральні антибіотики (наприклад, доксициклін), що використовуються при лікуванні дерматологічних реакцій. Пацієнтам слід наносити зволожуючі, сонцезахисні засоби на обличчя, руки, ноги, шию, спину та груди щоранку, а на ніч наносити крем, що містить глюкокортикостероїд на обличчя, руки, ноги, шию, спину та груди під час проведення лікування. Повідомлялося про розвиток важких дерматологічних реакцій (включаючи стоматити), інфекційних ускладнень, включаючи сепсис і некротизуючий фасціїт, в окремих випадках призводять до летального результату та місцевих абсцесів, що потребують оперативного втручання. Пацієнти, у яких на фоні лікування Вектібіксом розвивалися тяжкі дерматологічні реакції або реакції з боку м'яких тканин, або погіршувався перебіг дерматологічних реакцій, повинні спостерігатися на предмет розвитку призначити відповідне лікування. У пацієнтів, які отримували Вектібікс, спостерігалися загрозливі для життя та смертельні інфекційні ускладнення, включаючи випадки некротизуючого фасціїту та/або сепсису. При застосуванні в рутинній клінічній практиці у пацієнтів, які отримували Вектібікс, спостерігалися рідкісні випадки розвитку синдрому Стівенса-Джонсона та токсичного епідермального некролізу. У разі виникнення небажаних реакцій з боку м'яких тканин або шкірних покривів, пов'язаних з важкими або загрозливими для життя запальними або інфекційними ускладненнями, необхідно відкласти або скасувати лікування Вектібіксом. Ускладнення з боку легень Випадки інтерстиціальних захворювань легень, з летальними наслідками і без. виникали і натомість терапії інгібіторами рецептора ЭФР. включаючи Вектібікс, тому при виникненні або погіршенні легеневих симптомів лікування Вектібіксом повинно бути припинено, і симптоми, що спостерігаються, негайно і ретельно вивчені. При виявленні інтерстиціальних захворювань легень, Вектібікс слід тимчасово відмінити та призначити відповідне лікування. У пацієнтів з інтерстиціальним пневмонітом або легеневим фіброзом в анамнезі або ознаками інтерстиціального іневмоніту або легеневого фіброзу необхідно оцінити ймовірну користь застосування препарату та ризик ускладнень з боку легень. Порушення водно-електролітного балансу У деяких пацієнтів відзначалося прогресивне зниження сироваткових концентрацій магнію, що призводило до тяжкої (ступінь 4) гіпомагніємії. Необхідний періодичний моніторинг стану пацієнтів на предмет розвитку гіпомагніємії та супутньої гіпокальціємії перед початком лікування Вектібіксом, у період лікування та протягом 8 тижнів після його закінчення. Рекомендований прийом препаратів магнію, за необхідності. Також відзначалися порушення балансу інших електролітів, включаючи гіпокаліємію. Рекомендується моніторинг та відповідна адекватна підтримка сироваткових концентрацій та інших електролітів. Препарат містить 0,150 ммоль натрію (що відповідає 3,45 мг натрію) на 1 мл концентрату. У зв'язку з цим пацієнтам, які дотримуються дієти зі зниженим вмістом натрію в період лікування, необхідно контролювати кількість натрію у своєму раціоні. Інфузійні реакції У всіх клінічних дослідженнях монотерапії та комбінованої терапії мКРР інфузійні реакції (що виникали протягом 24 годин після будь-якої інфузії) відзначалися приблизно у 4% пацієнтів, які отримували Вектібікс, з яких У пост-маркетингових дослідженнях повідомлялося про серйозні інфузійні реакції, включаючи ізольовані постмаркетингові повідомлення про летальні наслідки. Слід припинити інфузію у разі виникнення тяжкого чи загрозливого життя реакції [наприклад, при виникненні бронхоспазму, ангіоневротичного набряку, гіпотензії або анафілаксії]. Залежно від тяжкості та/або тривалості реакції слід вирішити питання про постійну відміну препарату Вектібікс. У пацієнтів з легкими або помірними (ступінь 1 і 2 NCI-CTC) інфузійними реакціями слід зменшити швидкість інфузії протягом усієї інфузії. Рекомендується зберігати знижену швидкість інфузії під час всіх наступних інфузій. Повідомлялося про реакції гіперчутливості, що виникали більш ніж через 24 години після інфузії, включаючи ангіоневротичний набряк зі смертельним наслідком, що розвинувся більш ніж через 24 години після інфузії. Слід попередити пацієнтів про можливість пізнього розвитку реакції і проінструктувати звертатися до свого лікаря у разі виникнення симптомів реакції гіперчутливості. Гостра ниркова недостатність Гостра ниркова недостатність відмічена у пацієнтів з тяжкими діареєю та дегідратацією. Офтальмологічна токсичність При пост-маркетинговому застосуванні дуже рідко повідомлялося про серйозні випадки кератитів та виразкових кератитів. Пацієнти, у яких при прийомі Вектібікс розвинулась офтальмотоксичність, повинні бути обстежені на підтвердження кератитів та/або виразкових кератитів. Пацієнти з функціональним статусом 2 за шкалою ECOG, які отримували терапію Вектібіксом у комбінації з хіміотерапією У клінічному дослідженні, у пацієнтів з функціональним статусом 2 за шкалою ECOG (Eastern Cooperative Oncology Group), спостерігалася підвищена токсичність та значне скорочення виживання без прогресування (ВБП) щодо пацієнтів зі статусом ECOG = 0 або 1 при застосуванні Вектібіксу у комбінації з режимом хіміотерапії. основі фторурацилу, кальцію фолііату та оксалінлатину (FOLFOX) у порівнянні з монотерапією FOLFOX у першій лінії терапії. Тому для лікування мКРР у пацієнтів зі статусом ECOG 2 рекомендована оцінка відношення ризику та користі до початку застосування Вектібіксу у поєднанні з хіміотерапією. Особливі вказівки та термін придатності Вектібікс не містить антимікробних консервантів чи бактеріостатичних агентів. З мікробіологічної точки зору препарат може бути використаний безпосередньо після розведення. Якщо препарат не був використаний відразу після розведення, користувач несе відповідальність за час та умови його зберігання до наступного введення (не більше 24 годин при температурі від 2°С до 8°С, якщо розведення не проводилося в контрольованих і валідованих асептичних умовах). Чи не заморожувати розведений розчин. Вплив на здатність до керування автотранспортом та управління механізмами Спеціальних досліджень впливу препарату на можливість керувати транспортними засобами та використовувати складне обладнання не проводилося. У разі розвитку небажаних реакцій з боку органів зору та/або зниження здатності до концентрації уваги та швидкості реакції пацієнтам рекомендується утриматися від керування транспортними засобами або роботи зі складним обладнанням до вирішення зазначених небажаних реакцій препарату.Умови відпустки з аптекЗа рецептом
2 047,00 грн
782,00 грн
Склад, форма випуску та упаковкаКонцентрат для приготування розчину для інфузій - 1 мл: Активини речовини: винорелбіна дитартрат - 13.85 мг, що відповідає вмісту винорелбіну - 10 мг; допоміжні речовини: вода д/і - до 1 мл. 5 мл - флакони скляні (1) - пачки картонні.Опис лікарської формиКонцентрат для виготовлення розчину для інфузій прозорий, від безбарвного до блідо-жовтого кольору.Фармакотерапевтична групаПротипухлинний засіб, алкалоїд.ФармакокінетикаПісля внутрішньовенного введення препарату простежується трифазна кінетика. Розподіл Зв'язування із білками плазми становить 13.5%. Інтенсивно зв'язується з клітинами крові та особливо з тромбоцитами (78%). Добре проникає у тканини та затримується в них тривалий час. У великих кількостях визначається в селезінці, печінці, нирках, легенях та вилочковій залозі, помірні – у серці та м'язах; у мінімальних кількостях - у жировій тканині та кістковому мозку. Не проникає через гематоенцефалічний бар'єр. Концентрація у легенях у 300 разів перевищує концентрацію у плазмі. Метаболізм Метаболізується у печінці, головним чином під дією ізоферменту CYPЗА4. Утворює ряд метаболітів, один з яких, діацетилвінорелбін, зберігає протипухлинну активність. Виведення Середній T1/2 кінцевої фазі становить 40 (27.7-43.6) год. Виводиться переважно із жовчю. Фармакокінетика в особливих клінічних випадках Фармакокінетика винорелбіну, що вводиться у дозі 20 мг/м2 щотижня у пацієнтів з помірною або вираженою печінковою недостатністю, не змінюється. Фармакокінетика винорелбіну не залежить від віку пацієнтів.ФармакодинамікаПротипухлинний препарат, з групи вінкаалкалоїдів, є алкалоїдом Барвінка рожевого. Порушує полімеризацію тубуліна у процесі клітинного мітозу. Блокує мітоз у фазі G2+M і викликає руйнування клітин в інтерфазі або при наступному мітозі. Діє переважно на мітотичні мікротрубочки; при застосуванні у високих дозах впливає і на аксональні мікротрубочки. Ефект спіралізації тубуліна, що викликається винорелбіном, виражений слабше, ніж у вінкрістіну.Показання до застосуванняНедрібноклітинний рак легені; рак молочної залози; рак передміхурової залози, резистентний до гормонотерапії (у поєднанні з малими дозами пероральних кортикостероїдів).Протипоказання до застосуваннявихідне число нейтрофілів у крові тяжкі інфекційні захворювання під час початку терапії або перенесені протягом останніх 2 тижнів; виражена печінкова недостатність, яка не пов'язана з пухлинним процесом; потреба у постійній оксигенотерапії – у хворих з пухлиною легені; вагітність; період лактації (грудне вигодовування); - підвищена чутливість до компонентів препарату; підвищена чутливість до вінкаалкалоїдів.Вагітність та лактаціяПротипоказане застосування при вагітності та в період лактації (грудного вигодовування). Під час та протягом принаймні 3 місяців після припинення терапії необхідно використовувати надійні методи контрацепції.Побічна діяЗ боку органів кровотворення: нейтропенія, анемія, тромбоцитопенія; на фоні пригнічення кістковомозкового кровотворення - приєднання вторинних інфекцій, лихоманка (>38 ° С), сепсис, септицемія, дуже рідко - ускладнена септицемія, що в деяких випадках призводить до летального результату. Найменша кількість нейтрофілів спостерігається на 7-10 день від початку терапії, відновлення відбувається у наступні 5-7 днів. Кумулювання гематотоксичності не відзначено. Алергічні реакції: рідко – анафілактичний шок або ангіоневротичний набряк. З боку нервової системи: парестезії, гіперестезії, зниження або випадання глибоких сухожильних рефлексів, слабкість у ногах, біль у ділянці щелеп, рідко тяжкі парестезії з сенсорними та моторними симптомами, як правило, оборотного характеру. З боку серцево-судинної системи: підвищення або зниження артеріального тиску, припливи жару та похолодання кінцівок, ІХС (стенокардія, інфаркт міокарда), виражена гіпотензія, колапс; вкрай рідко – тахікардія, серцебиття та порушення серцевого ритму. З боку дихальної системи: задишка, бронхоспазм, інтерстиційна пневмонія (при комбінованій терапії з мітоміцином С), гострий респіраторний дистрес-синдром. З боку травної системи: нудота, блювота, анорексія, стоматит, запор, діарея, панкреатит, парез кишечника, минуще підвищення рівня білірубіну та підвищення активності печінкових трансаміназ. З боку шкіри та шкірних придатків: алопеція, шкірні висипання. Місцеві реакції: біль/печіння або почервоніння у місці ін'єкції, зміна фарбування вени, флебіт; при екстравазації – запалення підшкірної жирової клітковини, некроз навколишніх тканин. Інші: слабкість, міалгія, артралгія, лихоманка, болі різної локалізації, включаючи біль у ділянці грудної клітки та в області пухлинних утворень, гіпонатріємія, геморагічний цистит та синдром неадекватної секреції АДГ.Взаємодія з лікарськими засобамиПри сумісному застосуванні з іншими цитостатиками можливе взаємне посилення побічних ефектів, насамперед – мієлосупресії. При сумісному застосуванні з мітоміцином С можливий розвиток гострої дихальної недостатності. При застосуванні разом із паклітакселом підвищується ризик нейротоксичності. Застосування на фоні променевої терапії призводить до радіосенсибілізації. При застосуванні винорелбіну після променевої терапії може призвести до повторної появи променевих реакцій. Одночасне застосування препарату з індукторами та інгібіторами цитохрому Р450 може призвести до зміни фармакокінетики винорелбіну.Спосіб застосування та дозиВелбін застосовується як у вигляді монотерапії, так і в комбінації з іншими протипухлинними препаратами. При виборі дози та режиму введення у кожному індивідуальному випадку слід звертатися до спеціальної літератури. Велбін вводять строго внутрішньовенно у вигляді 6-10-хвилинної інфузії. При монотерапії нормальна доза препарату становить 25-30 мг/м2 поверхні тіла 1 раз/тиж. Препарат розводять у 0.9% розчині натрію хлориду або 5% розчині декстрози до концентрації 1.0-2.0 мг/мл. Після введення препарату вену слід промити, додатково вводячи не менше 250 мл 0.9% розчину натрію хлориду або 5% розчину декстрози. Для пацієнтів з площею поверхні тіла >2 м2 разова доза Велбіна при внутрішньовенному не повинна перевищувати 60 мг. При поліхіміотерапії доза та частота введення Велбіну залежать від конкретної програми протипухлинної терапії. При зниженні вмісту нейтрофілів У пацієнтів з вираженою печінковою недостатністю Велбін слід призначати з обережністю у дозі, що не перевищує 20 мг/м2.ПередозуванняСимптоми: можливі пригнічення функції кісткового мозку та прояви нейротоксичності. Лікування: специфічний антидот не відомий. У разі передозування хворого слід госпіталізувати та ретельно контролювати функції життєво важливих органів. Проведення симптоматичної терапії.Запобіжні заходи та особливі вказівкиЛікування препаратом Велбін слід проводити під наглядом лікаря, який має досвід роботи з протипухлинними препаратами. Лікування проводять під суворим гематологічним контролем, визначаючи число лейкоцитів, нейтрофілів, тромбоцитів та рівень гемоглобіну перед кожною черговою ін'єкцією або прийомом внутрішньо. При вмісті нейтрофілів нижче 1500 клітин/мкл та/або тромбоцитів нижче 75 000 клітин/мкл введення чергової дози слід відкласти до відновлення нормального рівня. При вираженому порушенні функції печінки дози Велбін слід знизити на 33%. При порушенні функції нирок потрібне посилене спостереження за хворим. З появою ознак нейротоксичності 2 і більше ступеня застосування Велбін слід припинити. З появою задишки, кашлю або гіпоксії нез'ясованої етіології слід обстежити хворого для виключення легеневої токсичності. При екстравазації інфузію препарату слід негайно припинити, дозу, що залишилася, вводять в іншу вену. При попаданні Велбіна у вічі їх слід рясно і ретельно промити водою. Будь-які спеціальні інструкції щодо застосування препарату Велбін у пацієнтів похилого віку відсутні. Використання з педіатрії Безпека та ефективність Велбіна у дітей не вивчена.Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему
2 261,00 грн
2 214,00 грн
Склад, форма випуску та упаковкаЛіофілізат - 1 фл.: L-аспарагіназа 10 тис. МО. 10 тис. МО – флакони (1) – пачки картонні.Опис лікарської формиЛіофілізат для приготування розчину для внутрішньовенного та внутрішньом'язового введення.Фармакотерапевтична групаАспарагіназа - це фермент, що каталізує розщеплення амінокислоти-аспарагіна, необхідної для життєдіяльності клітин. Максимум її активності придушення проліферації відзначається в постмітотичній G1-фазі клітинного циклу. Вважається, що дія аспарагінази заснована на зниженні рівня аспарагіну в лейкемічних пухлинних клітинах, які, на відміну від нормальних клітин, не здатні синтезувати власний аспарагін. В результаті порушується синтез білка, а також синтез ДНК та РНК.ФармакокінетикаМаксимальна концентрація в плазмі досягається при внутрішньовенному введенні в перші хвилини, при внутрішньом'язовому введенні - через 14-24 год. 30% препарату зв'язується з білками плазми. Аспарагіназа проникає в ретикуло-ендотеліальну систему та повільно розщеплюється до неактивних речовин. Період напіввиведення при внутрішньовенному введенні коливається від 8 до 30 год, при внутрішньом'язовому введенні він становить 39-49 год. При щоденному застосуванні препарату вдається підтримувати його достатній рівень у крові, причому сліди ферменту можна виявити у плазмі крові протягом 10 діб після закінчення курсу. лікування. У спинномозковій рідині визначається менше 1% від введеної дози.Клінічна фармакологіяПротипухлинний препарат.Показання до застосуванняАспарагіназу в комбінації з іншими засобами застосовують для індукції ремісії при гострому лімфобластному лейкозі, а також для лікування лімфобластного неходжкінського лімфу. Використовувати аспарагіназу у складі схем підтримуючої терапії не рекомендується внаслідок швидкого розвитку резистентності до препарату (пригнічення здатності клітин синтезувати аспарагін).Протипоказання до застосуванняПанкреатит нині чи анамнезі; раніше відмічені алергічні реакції на аспарагіназу; вагітність та період годування груддю; виражені порушення функції печінки та нирок; З обережністю: захворювання ЦНС, цукровий діабет, гострі інфекції (включаючи вітряну віспу, герпес, оперізуючий лишай), подагра (в анамнезі), нефролітіаз.Вагітність та лактаціяПротипоказаний під час вагітності та в період годування груддю.Побічна діяАлергічні реакції: легкі реакції гіперчутливості (20-35% випадків) типу висипу та/або пухирів, артралгія. Іноді – дихальна недостатність, анафілактичний шок із летальним результатом. Ризик анафілаксії збільшується при повторному застосуванні. Однак анафілактичний шок можливий і при першому введенні. Результати внутрішньошкірних проб в повному обсязі достовірні у прогнозуванні алергічних реакцій. З боку травної системи: нудота, блювання, анорексія, стоматит, синдром мальабсорбції, біль у животі; зниження зовнішньосекреторної функції підшлункової залози; панкреонекроз; формування псевдоцист; жирова інфільтрація печінки, порушення функції печінки (підвищення активності сироваткових трансаміназ, лужної фосфатази, ЛДГ, гіпербілірубінемія, гіпоальбумінемія), у поодиноких випадках – холестаз, жовтяниця. З боку системи гемостазу: зниження вмісту факторів згортання (V, VII, VIII і IX), гіпофібриногенемія, тромбоцитопенія, збільшення часу згортання крові. З боку сечостатевої системи: глюкозурія, поліурія, протеїнурія, дуже рідко - розвиток гострої ниркової недостатності. З боку центральної нервової системи: головний біль, депресія, патологічна сонливість, підвищена стомлюваність, сплутаність свідомості, дратівливість, тривога, галюцинації; у деяких випадках відзначалися судоми, тремор, кома, внутрішньочерепні крововиливи або тромбоз. З боку обміну речовин: зниження толерантності до глюкози і зниження рівня інсуліну, гіперглікемія, гіпераммонсмія, кегоацидоз, гіперурикемія, азотемія (не пов'язана з порушенням функції нирок), гіпер- або гіполіпедемія, рідко - гіпотиреоз, зниження рівня тироксин-зв'язуючого. Інші: безбілкові набряки, імунодепресія, лейкопенія, розвиток інфекцій, гіпертонус м'язів, респіраторний дистрес-синдром, зниження маси тіла, озноб, підвищення температури тіла, дуже рідко – гіперпірексія, в окремих випадках – гемолітична анемія; описаний випадок токсичного епідермального некролізу (синдром Лайєлла).Взаємодія з лікарськими засобамиТоксична дія менш виражена при введенні аспарагінази після преднізолону та вінкрістину, ніж при її використанні до або під час застосування цих лікарських засобів. Аспарагіназа чинить на метотрексат та цитарабін, залежно від дозування та моменту застосування синергічну або антагоністичну дію. Попереднє застосування метотрексату та цитарабіну синергічно посилює ефект аспарагінази. Якщо аспарагіназ вводиться першою, цей ефект може послаблюватися наступним введенням метотрексату або цитарабіну. Аспарагіназ може посилювати токсичність інших препаратів, впливаючи на функцію печінки. Застосування урикозуричних протиподагричних препаратів може збільшувати ризик нефропатії, пов'язаної з підвищеним утворенням сечової кислоти. У період лікування аспарагіназою слід уникати вживання алкоголю.Спосіб застосування та дозиАспарагіназа використовується як у монотерапії так і в комбінації з іншими цитостатиками, у зв'язку з чим у кожному індивідуальному випадку при доборі дози, режиму та способу введення слід керуватися даними спеціальної літератури. Препарат вводиться внутрішньовенно у вигляді інфузії (не менше 30 хвилин) або внутрішньом'язово. Зазвичай, аспарагіназа призначається дітям і дорослим у дозі 6 000-10 000 ME/м2; поверхні тіла внутрішньовенно або внутрішньом'язово через день або щодня до досягнення загальної дози не більше 400 000 ME. При внутрішньом'язовому способі введення в одне місце слід вводити трохи більше 2 мл розчину аспарагінази. При необхідності введення вищої дози миттєво доводиться робити кілька ін'єкцій. Приготування розчину: Порошок розчиняється у 4.0 мл води для ін'єкцій. Для того щоб уникнути утворення піни, струмінь води слід повільно влити по внутрішній стінці флакона, при розчиненні не збовтувати, обертати флакон. Приготовлений розчин може слабко опалесцювати. Для внутрішньом'язового введення розготовлений приготований розчин не потрібно. Для тривалої внутрішньовенної інфузії після розчинення згідно з інструкцією розрахована кількість аспарагінази повинна бути розведена в 250-500 мл 0.9% розчину натрію хлориду або 5% розчину декстрози.ПередозуванняУ разі передозування аспарагіназою можуть виникнути такі життєзагрозливі ситуації: анафілаксія; гіперглікемічний статус, який може усунутись інсулінотерапією; порушення згортання крові, які можуть вимагати замісної терапії свіжозамороженою плазмою для зниження ризику кровотечі. Специфічний антидот не відомий. Лікування: госпіталізація, моніторинг життєво важливих функцій, симптоматична терапія.Запобіжні заходи та особливі вказівкиЛікування аспарагіназою слід проводити лише під наглядом фахівця, який має досвід проведення протипухлинної хіміотерапії. Перед початком лікування проводять пробу на індивідуальну переносимість: 0.1 мл розчину, що містить 10 ME аспарагінази, підшкірно вводять в латеральну поверхню плеча. Для контролю одночасно поряд вводять 0.1 мл ізотонічного розчину хлориду натрію (результат реакції оцінюють через 3 години). При діаметрі папули не більше 1 см проба вважається негативною та лікування може бути розпочато. При внутрішньом'язовому введенні об'єм розчину не повинен перевищувати 2 мл, якщо об'єм більше 2 мл дозу слід розділити. Для профілактики розвитку анафілактоїдних реакцій доцільно дробове введення. У разі алергічних реакцій запровадження аспарагінази слід негайно припинити. Необхідне вжиття відповідних заходів: введення антигістамінних препаратів, глюкокортикоїдів та препаратів, що стабілізують гемодинаміку. Під час лікування необхідний систематичний контроль картини периферичної крові, функції печінки, нирок, підшлункової залози, системи згортання крові: не менше 1 разу на тиждень досліджувати вміст глюкози, протромбіну, фібриногену, білірубіну, холестерину, загального білка, білкових фракцій, активність трансаміназ, фосфатази, амілази та ін. ферментів. При різкій зміні цих показників, а також зниженні рівня протромбіну нижче 60% та концентрації фібриногену менше 3 г/л, збільшенні часу зсідання крові, розвитку панкреатиту лікування слід припинити та провести необхідну терапію. Для профілактики розвитку нефропатії, пов'язаної з підвищеним утворенням сечової кислоти внаслідок розпаду великої кількості лейкоцитів, рекомендується призначення алопуринолу, збільшення прийому рідини, що підлуговує сечу. При випадковому контакті препарату зі шкірою або слизовими оболонками необхідно ретельне промивання протягом 15 хв водою (слизові оболонки) або водою з милом (шкіра). Токсична дія більш виражена у дорослих, ніж у дітей. Деякі побічні дії препарату можуть негативно впливати на здатність керувати автомобілем та виконання потенційно небезпечних видів діяльності, що вимагають підвищеної концентрації уваги та швидкості психомоторних реакцій (особливо при одночасному прийомі алкоголю).Умови відпустки з аптекЗа рецептомВідео на цю тему
1 573,00 грн
1 530,00 грн
Склад, форма випуску та упаковкаЛіофілізат - 1 фл. активна речовина: флударабіну фосфат у перерахунку на 100% речовину 50 мг; допоміжні речовини: маннітол 50 мг, натрію гідроксид – до pH 7,6. Ліофілізат для приготування розчину для внутрішньовенного введення 50 мг. 50 мг активної речовини у флакони безбарвного скла I або II гідролітичного класу, герметично закупорені пробками/гумовими, з обкатуванням ковпачками алюмінієвими або алюмопластиковими. По одному флакону з інструкцією із застосування в пачку з картону. По 3 або 5 флаконів разом з інструкцією із застосування в пачку з перегородками або спеціальними гніздами з картону. По 25, 35 або 50 флаконів з інструкціями із застосування, з розрахунку одна інструкція на десять флаконів, у коробку з картону (для стаціонарів).Опис лікарської формиПориста маса майже білого кольору.Фармакотерапевтична групаПротипухлинний засіб - антиметаболіт.ФармакокінетикаНе було виявлено чіткої кореляції між фармакокінетикою флударабіну та його лікувальним ефектом у онкологічних хворих, при цьому частота виявлення нейтропенії та зміни гематокриту дозозалежна. Флударабіну фосфат (2-фтор-ара-АМФ) є водорозчинним попередником флударабіну (2-фтор-ара-А), в організмі людини 2-фтор-ара-АМФ швидко і повністю дефосфорилюється до нуклеозиду 2-фтор-ара-А. Зв'язок із білками плазми крові – незначний. Після разової інфузії хворим на ХЛЛ стандартної дози препарату протягом 30 хвилин максимальна концентрація 2-фтор-ара-А в плазмі дорівнює 3,5-3,7 мкМ досягається до закінчення інфузії. Після п'яти введень препарату виявляється помірне підвищення максимальної концентрації до 4,4-4,8 мкМ на момент закінчення інфузії. Кумуляція 2-фтор-ара-А після кількох циклів терапії може бути виключена. Після закінчення інфузії спостерігається трифазне зниження концентрації з періодом напіввиведення початкової фази близько 5 хвилин, проміжної – 1-2 години та термінальної – близько 20 годин. Згідно з результатами фармакокінетичних досліджень середній загальний плазмовий кліренс 2-фтор-ара-А становить 79±40 мл/хв/м2 поверхні тіла (2,2±1,2 мл/хв/кг маси тіла), а середній - обсяг розподілу 83± 55 л/м2 (2,4±1,6 л/кг). Характерна значна індивідуальна варіабельність показників. Концентрація 2-фтор-ара-А у плазмі крові та площа під фармакокінетичною кривою лінійно зростають з підвищенням дози, а період напіввиведення, плазмовий кліренс та обсяг розподілу не залежать від дози. 2-фтор-ара-А виводиться переважно нирками (від 40 до 60% введеної внутрішньовенної дози). У осіб із зниженою функцією нирок спостерігається зменшення загального кліренсу, що свідчить про необхідність зниження дози. 2-фтор-ара-А активно транспортується в лейкемічні клітини, після чого рефосфорилюється до монофосфату та частково до ді- та трифосфату. Трифосфат (2-фтор-ара-АТФ) є основним внутрішньоклітинним метаболітом і єдиним з відомих метаболітів, що мають цитотоксичну активність. Максимальний рівень 2-фтор-ара-АТФ у лейкемічних лімфоцитах пацієнтів з ХЛЛ відзначається в середньому до 4 годин та характеризується значною індивідуальною варіабельністю. Концентрація 2-фтор-ара-АТФ у лейкемічних клітинах значно вища, ніж у плазмі, що вказує на його накопичення у пухлинних клітинах. Період напіввиведення 2-фтор-ара-АТФ із клітин-мішеней становить у середньому від 15 до 23 годин.ФармакодинамікаВіро-флударабін - протипухлинний препарат, що містить флударабіну фосфат, який є водорозчинним фторованим нуклеотидним аналогом противірусного засобу відарабіну, 9-бета-D-арабінофуранозиладеніна (ара-А), щодо стійкого до дії аденозиндезамінази. В людини флударабіну фосфат швидко дефосфорилюється до 2-фтор-ара-А, який, захоплюючись клітинами, потім внутрішньоклітинно фосфорилюється до активного трифосфату (2-фтор-ара-АТФ) дезоксицитидинкіназою. Цей метаболіт інгібує ДНК-полімеразу (альфа, дельта та іпсилон), ДНК-праймазу та ДНК-лігазу, рибонуклеотидредуктазу та вбудовується в ДНК та РНК, що призводить до термінації реплікації ДНК, порушення функції РНК, процесингу та трансляції мРНК. Дослідження in vitro показали, що вплив 2-фтор-ара-А на лімфоцити пацієнтів із хронічним лімфолейкозом (ХЛЛ) активує механізм інтенсивної фрагментації ДНК та апоптозу. Токсичний. Має тератогенну активність.Показання до застосуванняХронічний В-клітинний лімфолейкоз (ХЛЛ); неходжкінські лімфоми низького ступеня злоякісності (НХЛ НЗ)Протипоказання до застосуванняГіперчутливість до флударабіну або інших компонентів препарату; знижена функція нирок з кліренсом креатиніну декомпенсована гемолітична анемія; вагітність та період годування груддю. З обережністю: Віро-флударабін повинен призначатися з обережністю після ретельної оцінки співвідношення ризик/користь хворим у ослабленому стані, хворим з вираженим зниженням функції кісткового мозку (тромбоцитопенія, анемія та/або гранулоцитопенія), імунодефіцитом або з гострою вірусною, грибковою або бактеріальною інфекцією з печінковою недостатністю (ефективність та безпека флударабіну у дітей, а також у пацієнтів з печінковою недостатністю не вивчена), хворих старше 75 років (у зв'язку з недостатньою кількістю клінічних даних щодо застосування флударабіну у хворих похилого віку).Вагітність та лактаціяПрепарат протипоказаний до застосування при вагітності та в період лактації (грудного вигодовування). Жінки та чоловіки дітородного віку повинні використовувати надійні методи контрацепції під час та не менше 6 місяців після закінчення терапії.Побічна діяЧастота побічних ефектів наведена нижче відповідно до наступної градації: типові (≥ 1%), рідкісні (≥0,1% та З боку органів кровотворення: нейтропенія, тромбоцитопенія та анемія. Найбільше зниження кількості нейтрофілів у середньому спостерігається на 13 день (від 3 до 25 днів) від початку лікування, тромбоцитів – у середньому на 16 день (від 2 до 32 днів). Мієлосупресія може бути вираженою та мати кумулятивний характер. Зниження числа Т-лімфоцитів, яке спостерігається при тривалому лікуванні флударабіном, може вести до збільшення ризику виникнення опортуністичних інфекцій, включаючи інфекції, що виникають в результаті реактивації латентних вірусних інфекцій, наприклад, прогресуюча мультифокальна лейкоенцефалопатія. Порушення метаболізму: внаслідок лізису пухлини може розвинутись гіперурикемія, гіперфосфатемія, гіпокальціємія, метаболічний ацидоз, гіперкаліємія, гематурія, уратова кристалурія та порушення функції нирок. Першою ознакою синдрому лізису пухлини може бути гострий біль та гематурія. З боку центральної та периферичної нервової системи: периферична нейропатія. Рідко – коматозний або збуджений стан, епілептиформні напади, сплутаність свідомості. З боку органів чуття: порушення зору, рідко - неврит зорового нерва, зорова нейропатія та сліпота. З боку дихальної системи: пневмонія; рідко – легеневі інфільтрати, пневмоніт, фіброз легень, що супроводжуються задишкою та кашлем. З боку системи травлення: нудота, блювання, анорексія, діарея та стоматит; рідко – шлунково-кишкові кровотечі на фоні тромбоцитопенії, збільшення активності ферментів печінки та підшлункової залози. З боку серцево-судинної системи: рідко – розвиток серцевої недостатності та аритмії. З боку сечостатевої системи: рідко – геморагічний цистит. З боку шкіри та шкірних придатків: шкірний висип; рідко – розвиток синдрому Стівенса-Джонсона або токсичного епідермального некролізу (синдром Лайєлла). Аутоімунні реакції: незалежно від наявності або відсутності аутоімунних процесів в анамнезі, а також результатів проби Кумбса, було описано виникнення загрозливих життю, а іноді і смертельних аутоімунних реакцій (аутоімунна гемолітична анемія, аутоімуна тромбоцитопенія, тромбочата або після лікування флударабіном. Інші: лихоманка, озноб, інфекції, нездужання, слабкість та підвищена стомлюваність, периферичні набряки відносяться до типових явищ.Взаємодія з лікарськими засобамиВикористання флударабіну в комбінації з пентостатином (дезоксикоформіцином) для лікування рефрактерного хронічного лімфолейкозу (ХЛЛ) часто призводило до летального результату через високу легеневу токсичність. Тому застосування флударабіну у комбінації з пентостатином не рекомендується. Терапевтична ефективність флударабіну може бути зменшена дипіридамолом або іншими інгібіторами захоплення аденозину. Розчин Віро-флударабіну для внутрішньовенного застосування не можна змішувати з іншими препаратами.Спосіб застосування та дозивнутрішньовенно струминно або краплинно протягом 30 хвилин. Рекомендована доза – 25 мг/м2 поверхні тіла щодня протягом 5 днів кожні 28 днів. Перед введенням вміст флакона розчиняють у 2 мл води для ін'єкцій. Для внутрішньовенного струминного введення необхідну дозу (розраховану виходячи з поверхні тіла хворого) розводять у 10 мл 0,9% розчину натрію хлориду для внутрішньовенного струминного введення та у 100 мл 0,9% розчину натрію хлориду для інфузійного введення. Тривалість лікування залежить від ефекту та переносимості препарату. Хворим на ХЛЛ Віро-флударабін призначається до досягнення максимальної відповіді (повної або часткової ремісії, зазвичай – 6 циклів), після чого лікування має бути припинено. У хворих на НХЛ НЗ лікування Віро-флударабіном рекомендується проводити до досягнення максимальної відповіді (повної або часткової ремісії). Після досягнення найбільшого ефекту слід обговорити необхідність проведення двох циклів консолідації (зазвичай 8 циклів). Діти Ефективність та безпека Віро-флударабіну у дітей не вивчені. Зниження функції нирок При кліренсі креатиніну від 30 до 70 мл/хв. При кліренсі креатинінуПередозуванняВисокі дози флударабіну викликають незворотні зміни в центральній нервовій системі, що включають сліпоту, комусь і смерть. Застосування високих доз пов'язане з розвитком вираженої тромбоцитопенії та нейтропенії внаслідок придушення функції кісткового мозку. Специфічні антидоти при передозуванні флударабіном невідомі. Лікування полягає у припиненні введення препарату та проведенні підтримуючої терапії.Запобіжні заходи та особливі вказівкиЛікування Віро-флударабін слід проводити під наглядом лікаря, який має досвід використання цитотоксичних засобів. Пацієнти, які отримують лікування Віро-флударабіном, повинні ретельно спостерігатися на предмет своєчасного виявлення симптомів гематологічної та негематологічної (насамперед неврологічної) токсичності. Рекомендується періодична оцінка показників периферичної крові для виявлення анемії, нейтропенії та тромбоцитопенії, а також ретельний контроль концентрації креатиніну у сироватці крові та визначення кліренсу креатиніну. У поодиноких випадках у пацієнтів, які отримували флударабін до, після або одночасно з алкілувальними цитотоксичними засобами або радіотерапією, спостерігався мієлодиспластичний синдром (МДС). При монотерапії флударабін МДС не спостерігався. Реакція "трансплантат проти господаря" (реакція трансфузованих імунокомпетентних лімфоцитів проти господаря), що виникає в результаті гемотрансфузій, спостерігалася після переливання неопроміненої крові хворим, які отримували лікування флударабіном. Повідомлялося про високу частоту смертельних наслідків як наслідок цієї хвороби. У зв'язку з цим пацієнтам, які потребують гемотрансфузії і які отримують або отримували лікування Веро-флударабіном, слід переливати лише опромінену кров. Повідомлялося про поодинокі випадки посилення росту наявного раку шкіри під час або після лікування флударабіном. Оскільки флударабін може викликати лізис пухлини вже на першому тижні терапії, повинна бути обережна при лікуванні хворих з ризиком розвитку цього синдрому (особливо при великій пухлинній масі). Хворі, які отримують лікування Віро-Флударабін, повинні ретельно спостерігатися на предмет появи ознак гемолітичної анемії (зниження рівня гемоглобіну та позитивна проба Кумбса). У разі розвитку гемолізу рекомендується припинення терапії Веро-флударабіном. Найбільш поширеними лікувальними заходами при гемолітичній анемії є трансфузії опроміненої крові та терапія глюкокортикостероїдами. Фертильні жінки та чоловіки повинні використовувати протизаплідні засоби під час та не менше 6 місяців після закінчення терапії. Під час та після лікування Віро-Флударабін слід уникати вакцинації живими вакцинами. Вагітним жінкам працювати з Віро-Флударабін заборонено. Слід дотримуватись правил використання та знищення цитостатичних засобів. Рекомендується використовувати латексні рукавички та захисні окуляри. Слід уникати вдихання препарату. У разі потрапляння розчину на шкіру або слизові оболонки ці ділянки слід ретельно промити водою з милом. У разі попадання в очі слід ретельно промити очі великою кількістю води. Вплив на здатність до керування автотранспортом та управління механізмами Деякі побічні ефекти препаратів, такі як підвищена втома, слабкість, порушення чіткості зору можуть негативно впливати на здатність керувати автомобілем і займатися потенційно небезпечними видами діяльності, що вимагають підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептом
Склад, форма випуску та упаковкаКапсули - 1 капс. діюча речовина: третиноїн – 10 мг; допоміжні речовини: соєвих бобів масло, віск бджолиний жовтий, соєвих бобів масло гідроване, соєвих бобів масло частково гідроване; оболонка капсули: [гліцерол 85%, желатин, Каріон 83 (крохмаль кукурудзяний гідролізований, манітол, сорбітол), титану діоксид (Е171), барвник заліза оксид жовтий (Е172), барвник заліза оксид червоний (Е172)]. По 100 капсул у флакон бурштинового скла з кришкою з ПЕВП, що загвинчується, що забезпечує контроль першого розтину. Кожен флакон разом з інструкцією із застосування поміщають у картонну пачку.Опис лікарської формиМ'які желатинові капсули овальної форми, довжиною 88-112 мм, діаметром 58-82 мм; одна половина капсули оранжево-жовтого кольору, непрозора; інша половина -червоно-коричневого кольору, непрозора. Вміст капсул - суспензія від жовтого до зеленувато-жовтого кольору.Фармакотерапевтична групаПротипухлинний засіб.ФармакокінетикаТретиноїн є ендогенним метаболітом вітаміну А і зазвичай присутній у плазмі. Після перорального прийому третиноїн добре всмоктується, і максимальні концентрації у плазмі досягаються через 3 години. Всмоктування третиноїну характеризується значною варіабельністю в тих самих і в різних пацієнтів. Зв'язок з білками плазми третиноїну високий. Після досягнення піку плазмова концентрація знижується, середній період напіввиведення дорівнює 0,7 години. Після одноразового прийому 40 мг препарату концентрація у плазмі повертається до ендогенного рівня через 7-12 годин. При багаторазовому прийомі кумуляції третиноїну немає, в тканинах препарат не затримується. Основним шляхом елімінації (60%) є виведення через нирки у вигляді метаболітів, що утворюються при окисненні та глюкуронізації. Третиноїн ізомеризується в 13-цис-ретиноевую кислоту і окислюється до 4-оксо-метаболітів. Метаболіти мають більш тривалий період напіввиведення, ніж третиноїн, і можлива їхня акумуляція в невеликих кількостях. При тривалому прийомі концентрація препарату в плазмі може значно знизитись, можливо, внаслідок індукції ферментної системи цитохрому.Р450, що збільшує кліренс та зменшує біодоступність препарату після перорального прийому. Фармакокінетика у спеціальних груп пацієнтів Фармакокінетика третиноїну у пацієнтів із порушенням функції нирок чи печінки не досліджувалась.ФармакодинамікаТретиноїн (повністю транс-ретиноєва кислота) є природним метаболітом ретинолу і належить до класу ретиноїдів, який включає природні та синтетичні аналоги. Третиноїн індукує диференціацію та інгібує проліферацію трансформованих клітин гемопоезу, у тому числі при мієлолейкозі у людини. Механізм дії при гострому промієлоцитарному лейкозі може полягати у зміні зв'язування трансретиноєвої кислоти з ядерними рецепторами ретиноєвої кислоти, причому α-рецептор ретиноєвої кислоти також змінюється внаслідок злиття з білком PML.Показання до застосуванняІндукція ремісії при гострому промієлоцитарному лейкозі (ОПМЛ; класифікація за FAB-AML-M3). Весаноїд може призначатися раніше не лікованим пацієнтам, пацієнтам з рецидивами або рефрактерним до стандартної хіміотерапії (даунорубіцину та цитарабіну або їх аналогам).Протипоказання до застосуванняПідвищена чутливість до третиноїну або до будь-якого іншого компонента препарату. Вагітність та період годування груддю. Одночасний прийом вітаміну А. Пацієнти з алергічною реакцією на арахіс чи сою. З обережністю: одночасний прийом тетрациклінів, антифібринолітичних препаратів і таблетованих контрацептивів, що містять гестаген (міні-пілі). Непереносимість фруктози.Побічна діяПри лікуванні рекомендованими дозами Весаноїда найчастішими побічними діями були симптоми гіпервітамінозу А, які також виникають при терапії іншими ретиноїдами. З боку шкіри та її придатків: сухість шкіри, еритема, висипання, свербіж, посилене потовиділення, алопеція, хейліт, сухість слизових оболонок порожнини рота, носа, кон'юнктиви та інших слизових оболонок з ознаками запалення або без; рідко: утворення виразок на слизовій оболонці статевих органів, синдром Світу, вузлувата еритема. З боку центральної нервової системи: головний біль, внутрішньочерепна гіпертензія (переважно у дітей), лихоманка, озноб, запаморочення, сплутаність свідомості, тривога, збудження, депресія, парестезії, безсоння, слабкість. З боку органів чуття: порушення зору та слуху. З боку кістково-м'язової системи: біль у кістках, біль у грудній клітці; рідко: міозит. З боку шлунково-кишкового тракту: нудота, блювання, біль у животі, діарея, запор, зниження апетиту, панкреатит. З боку обміну речовин, печінки та нирок: підвищення концентрації тригліцеридів, холестерину, креатиніну у сироватці крові, підвищення активності трансаміназ (AJIT, ACT); окремі випадки гіперкальціємії. З боку органів дихання: плевральний випіт, задишка, дихальна недостатність, бронхоспазм. З боку серцево-судинної системи: порушення ритму, припливи, набряки, окремі випадки тромбозу (венозного та артеріального). З боку системи кровотворення: рідкісні випадки тромбоцитозу, вираженої базофілії з клінічно проявляється гіпергістамінемією або без неї, головним чином, у пацієнтів з рідкісним варіантом ОПМЛ з базофільною диференціацією. З боку організму загалом: рідкісні випадки шкірного васкуліту. Синдром ретиноєвої кислоти" при ОПМЛ. У багатьох хворих ОПМЛ (до 25%) на фоні лікування третиноїном виникає синдром ретиноєвої кислоти (СРК). СРК характеризується лихоманкою, задишкою, гострим респіраторним дистресс-синдромом, виникненням легеневих випоту, набряків, збільшення маси тіла, печінкової, ниркової та поліорганної недостатності.GPK нерідко супроводжується гіперлейкоцитозом і може призвести до летального результату. Рішення про переривання або продовження терапії має ґрунтуватися на оцінці співвідношення переваг лікування та ступеня тяжкості побічних ефектів. Інформація щодо застосування третиноїну у дітей обмежена. Є повідомлення про почастішання токсичних явищ дітей, які отримують третиноїн, зокрема внутрішньочерепної гіпертензії.Взаємодія з лікарськими засобамиОскільки Весаноїд метаболізується печінковою системою цитохрому Р450, існує можливість зміни фармакокінетики при одночасному прийомі препаратів, які є індукторами або інгібіторами цієї ферментної системи. До лікарських засобів, що стимулюють активність печінкових ферментів системи цитохрому Р450, відносяться рифампіцин, глюкокортикостероїди, фенобарбітал та пентобарбітал. Лікарські засоби, що пригнічують активність печінкових ферментів системи Р450, включають кетоконазол, циметидин, еритроміцин, верапаміл, дилтіазем та циклоспорин. Даних, які свідчили б про зміну ефективності або токсичності цих препаратів при одночасному застосуванні з третиноїном, немає. Відомості про можливі фармакокінетичні взаємодії між третиноїном та даунорубіцином та цитарабшюм відсутні. Антифібринолітичні засоби, такі як транексамова кислота, амінокапронова кислота та апротинін: у пацієнтів, які одночасно отримують третиноїн та антифібринолітичні препарати, описані рідкісні випадки тромботичних ускладнень з летальним кінцем. При призначенні третиноїну разом з цими препаратами необхідно бути обережними. Тетрацикліни: системна терапія ретиноїдами може призвести до внутрішньочерепної гіпертензії. Оскільки препарати тетрациклінового ряду також можуть збільшувати внутрішньочерепний тиск, їх не слід призначати одночасно з третиноїном. Вітамін А: як і інші ретиноїди, Весаноїд протипоказаний у поєднанні з вітаміном А через посилення симптомів гіпервітамінозу А. Таблетовані гестагенсодержащіе контрацептиви (міні-пілі): при одночасному прийомі Весаноїда та міні-пили надійність контрацептивної дії міні-пілі зменшується.Спосіб застосування та дозиДобова доза становить 45 мг/кв.м поверхні тіла внутрішньо у два прийоми. Для дорослих це дорівнює приблизно 8 капсул. Для дітей рекомендується та сама доза, якщо не виникають тяжкі токсичні явища. Дозу необхідно зменшити, якщо у дитини з'являються виражені головні болі. Лікування слід продовжувати від 30 до 90 днів, до досягнення повної ремісії. Після цього слід негайно перейти на стандартну схему консолідуючою хіміотерапії, наприклад, три курси даунорубідину та цитарабіну з інтервалом 5-6 тижнів. Якщо ремісія настала при монотерапії Весаноїдом, змінювати його дозу при призначенні хіміотерапії не потрібно. Дозування в особливих випадках У зв'язку з відсутністю фармакокінетичних даних Весаноїду у хворих з нирковою та/або печінковою недостатністю дозу препарату для даної категорії хворих необхідно зменшити до 25 мг/кв.м.ПередозуванняПри передозуванні виявляються оборотні симптоми, характерні для гіпервітамінозу А (головний біль, нудота, блювання, ознаки ураження шкіри та слизових оболонок). Доза, рекомендована для хворих на гострий промієлоцитарний лейкоз, становить 1/4 від дози, що максимально переноситься пацієнтами з солідними пухлинами, і є меншою, ніж максимально переносима доза для дітей. Специфічного лікування передозування немає, проте важливо, щоб пацієнт був поміщений до гематологічного відділення.Запобіжні заходи та особливі вказівкиВесаноїд повинен призначатися лише пацієнтам із гострим промієлоцитарним лейкозом під ретельним наглядом гематолога або онколога. Профілактика синдрому ретиноєвої кислоти (СРК) у пацієнтів з гіперлейкоцитозом, що виникає на тлі монотерапії Весаноїдом, полягає у підключенні хіміотерапії антрациклінами в адекватних дозах під контролем показника лейкоцитів за наступною схемою: одночасне призначення хіміотерапії та терапії Весаноїдом при кількості лейкоцитів, що перевищує 5000 в 1 мкл на момент початку лікування; підключення хіміотерапії в адекватних дозах до лікування Весаноїдом у пацієнтів з числом лейкоцитів менше 5000 в 1 мкл на момент призначення Весаноїду та при зростанні кількості лейкоцитів на фоні його прийому до: ≥ 6000 в 1 мкл – на 1-6 дні терапії; ≥10 000 за 1 мкл - на 7-10 дні терапії; ≥ 15 000 за 1 мкл - на 11-28 дні терапії. При виникненні ранніх ознак СРК необхідно розпочати курс лікування дексаметазоном (по 10 мг через кожні 12 годин протягом максимум 3 днів або до купірування СРК). При помірному та тяжкому перебігу СРК необхідно розглянути питання про тимчасове переривання терапії Весаноїдом. Оскільки в перший місяць терапії існує ризик тромбозу, необхідно дотримуватися обережності при лікуванні хворих на комбінацію Весаноїду та антифібринолітичних препаратів, таких як транексамова кислота, амінокапронова кислота або апротинін. Системна терапія ретиноїдами може призвести до внутрішньочерепної гіпертензії. Весаноїд не слід призначати у комбінації з препаратами, що підвищують внутрішньочерепний тиск, наприклад, з тетрациклінами. У ході терапії Весаноїдом пацієнтам з гострим промієлоцитарним лейкозом повинна проводитися симптоматична терапія, наприклад, профілактика кровотечі та інфекцій. Слід часто контролювати формулу крові, показники згортання, функцію печінки та концентрації тригліцеридів та холестерину. При одночасному прийомі Весаноїда і таблетованих контрацептивів, що містять гестаген (міні-пілі), останні не є надійним методом контрацепції. Весаноїд має виражену тератогенну дію. Під час терапії Весаноїдом і, як мінімум, протягом 3-х місяців після цього необхідно використовувати надійні бар'єрні методи контрацепції. Жінкам дітородного віку під час лікування слід проводити тести на вагітність не рідше ніж 1 раз на місяць. Вплив на здатність до керування автотранспортом та управління механізмами Деякі побічні дії Весаноїда, наприклад, такі як запаморочення або сильний головний біль, можуть негативно впливати на здатність пацієнтів керувати транспортними засобами або займатися іншими потенційно небезпечними видами діяльності, що вимагають підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови відпустки з аптекЗа рецептом
328,00 грн
298,00 грн
Склад, форма випуску та упаковкарозчин. Активна речовина: вінбластину сульфат 5 мг. 1 флакон 5мг.Опис лікарської формиРозчин від білого до білого із жовтуватим відтінком кольору.ФармакокінетикаПісля внутрішньовенного введення швидко розподіляється у тканинах. Чи не проникає через гематоенцефалічний бар'єр. Зв'язування із білками становить 80%. Метаболізується у печінці. Виводиться з організму в три фази з періодами напіввиведення тривалістю (середні значення) відповідно 5 хвилин, 2 години та 30 годин, переважно з жовчю. Невелика кількість вінбластину у незміненому вигляді та у вигляді метаболітів визначається у сечі.ФармакодинамікаВінбластин є алкалоїдом, виділеним із рослини роду Vinca (барвінок). Блокує мітотичний поділ клітин у метафазі клітинного циклу. Дія надає, зв'язуючись з мікротрубочками, у вигляді гальмування утворення мітотичних веретен. У пухлинних клітинах селективно пригнічує синтез ДНК та РНК за допомогою гальмування ДНК-залежної РНК-полімерази.Інструкціявнутрішньовенно струминно протягом 1-2 хвилин. Інтратекальне застосування заборонено!Показання до застосуванняЛімфогранулематоз; неходжкінські лімфоми; хоріокарцинома (резистентна для застосування інших хіміотерапевтичних препаратів); нейробластома; герміногенні пухлини яєчка та яєчників; пухлини голови та шиї; рак молочної залози; рак легені; рак нирки; рак сечового міхура; хвороба Леттерера-Сіве (гістіоцитоз X); саркома Капоші; грибоподібний мікоз (генералізовані стадії).Протипоказання до застосуванняПідвищена чутливість до вінбластину; виражене пригнічення функції кісткового мозку.Вагітність та лактаціяПротипоказання вагітність та період годування груддю.Побічна діяЗ боку системи кровотворення: найчастіше лейкопенія, гранулоцитопенія (найнижчий рівень відзначається через 5-10 днів після останнього введення, повне відновлення зазвичай відбувається протягом наступних 7-14 днів); рідше за тромбоцитопенію, анемію. З боку шлунково-кишкового тракту: нудота, блювання, запор, діарея, біль у животі, паралітична непрохідність кишечника, стоматит, фарингіт, геморагічний ентероколіт або кровотеча при наявній виразці. З боку нервової системи: парестезії, зниження або випадання глибоких сухожильних рефлексів, периферичні неврити, депресія, головний біль, судоми, запаморочення, диплопія, слабкість, біль у ділянці щелеп. Алергічні реакції: кропив'янка, бронхоспазм. Місцеві реакції: біль чи почервоніння у місці ін'єкції; при попаданні препарату під шкіру - запалення підшкірно-жирової клітковини, флебіт і, можливо, некроз. Інші: алопеція, гіперурикемія, сечокисла нефропатія, міалгія, біль у кістках, підвищення артеріального тиску, посилення симптоматики при хворобі Рейно, азооспермія, аменорея. При призначенні доз вище рекомендованих відмічено синдром неадекватної секреції антидіуретичного гормону.Взаємодія з лікарськими засобамиЗаборонено вводити спільно: З нейротоксичними препаратами (ізоніазидом, L-аспарагіназою). З обережністю може бути застосований: З мітоміцином С (можуть виникати гостра задишка, бронхоспазм); з фенітоїном (знижується рівень фенітоїну в крові, що може призвести до зниження його протисудомної активності); при сумісному застосуванні вінбластин може посилити токсичність протиподагричних засобів; при застосуванні вінбластину в комбінації з блеоміцином та цисплатином відмічені випадки інфаркту міокарда, порушення мозкового кровообігу; при застосуванні у комбінації з препаратами, що містять платину, збільшується ризик ураження VIII пари ЧМН.Спосіб застосування та дозиДозу необхідно підбирати з урахуванням індивідуальних особливостей пацієнта та застосовуваної схеми хіміотерапії, керуючись даними спеціальної літератури. Звичайна доза становить: Для дорослих: 5-7,5 мг/м поверхні тіла: Діти: від 4 до 5 мг/м2 поверхні тіла. Препарат вводиться 1 раз на тиждень або 2 тижні. Також можуть використовуватися режими поступового збільшення щотижневих доз: Для дорослих: перша доза - 3,7 мг/м2, кожна наступна щотижнева доза, при кількості лейкоцитів не менше 4000/мм3 крові, збільшується на 1,8-1,9 мг/м2 поверхні тіла до досягнення максимальної разової дози 18 5 мг/м2. Для дітей: щотижневе підвищення доз на 1,25 мг/м2 проводять за тим самим принципом, що й у дорослих, починаючи з початкової дози 2,5 мг/м2 поверхні тіла до максимальної дози 12,5 мг/м2. Дози підвищуються до тих пір, поки кількість лейкоцитів не знизиться до 3000/мм3, або не зменшиться розмір пухлини, або не буде досягнуто максимальної разової дози, після чого переходять до підтримуючих доз, які менші від кінцевого значення початкової дози для дорослих на 1,8-1. ,9 мг/м2 та для дітей на 1,25 мг/м2 поверхні тіла, що вводяться 1 раз на 7-14 днів. При рівні білірубіну в сироватці вище 51,3 мкмоль/л рекомендується зниження дози на 50%. Застосовують свіжоприготовлений розчин, для чого вміст флакона безпосередньо перед введенням розчиняють у 5 мл 0,9% розчину натрію хлориду (інші розчини застосовувати не рекомендується).ПередозуванняПри випадковому передозуванні слід очікувати збільшення побічних ефектів. Специфічного антидоту немає. Лікування симптоматичне. Рекомендуються наступні заходи: обмеження споживання рідини та призначення діуретиків при розвитку синдрому неадекватної секреції антидіуретичного гормону; призначення протисудомних засобів; контроль за функцією серцево-судинної системи; ретельний контроль картини крові, за необхідності – переливання крові; застосування клізм та проносних препаратів (профілактика непрохідності кишечника). Гемодіаліз неефективний при передозуванні Вінбластину.Запобіжні заходи та особливі вказівкиПри попередньої або одночасної мієлосупресивної хіміотерапії та променевої терапії, а також у літньому віці, при лейкопенії, тромбоцитопенії та ураженні печінки.Умови відпустки з аптекЗа рецептомВідео на цю тему
241,00 грн
193,00 грн
Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептом. . .
385,00 грн
338,00 грн
Склад, форма випуску та упаковкаРозчин - 1 мл: Активна речовина: вінкрістина сульфат (у перерахунку на безводну речовину) 1,0 мг; Допоміжні речовини; манітол, натрію гідроксид, сірчана кислота, вода для ін'єкцій. У флаконі 2 мл.Опис лікарської формиРозчин прозорий від безбарвного до слабко-жовтого кольору.ФармакокінетикаПісля внутрішньовенного введення вінкрістин швидко виводиться із крові. Через 15-30 хв більш ніж 90% препарату розподіляється із сироватки крові в тканини та інші компоненти крові. У рівноважному стані обсяг розподілу становить 84 ± 32 л/кг. Через 20 хв після внутрішньовенного введення більше 50% вінкрістину пов'язано з компонентами крові, переважно з тромбоцитами, які містять тубулін у високих концентраціях. Після внутрішньовенного струминного введення вінкрістин проникає через гематоенцефалічний бар'єр лише в незначних кількостях, проте, при цьому може несприятливо впливати на центральну нервову систему. Вінкрістин метаболізується головним чином у печінці, можливо мікросомальною ферментною системою цитохрому Р450 (ізоформою CYP3A). Виведення вінкрістину з плазми після швидкого внутрішньовенного введення найкраще описується трифазною моделлю. Початковий, середній та кінцевий періоди напіввиведення становлять 5 хв, 2,3 год та 85 год (інтервал 19-155 год) відповідно. У зв'язку з низьким плазмовим кліренсом для запобігання кумулятивній токсичності перерва між циклами лікування має бути не менше 1 тижня. Вінкрістин екскретується переважно печінкою, близько 80% введеної дози виводиться з калом і 10-20% із сечею. Пацієнти із порушеннями функції печінки. У пацієнтів з порушеннями функції печінки можливе порушення метаболізму і через це зниження екскреції вінкрістину, що підвищує у цих пацієнтів ризик розвитку токсичності. За необхідності дозу знижують. Діти. У дітей відзначені значні індивідуальні відмінності фармакокінетичних параметрів, таких як кліренс, обсяг розподілу та період напіввиведення, крім того, ці параметри різняться залежно від віку. Плазмовий кліренс у дітей зазвичай вищий, ніж у дорослих та немовлят, але чітких даних про зниження кліренсу у дітей зі збільшенням віку немає.ФармакодинамікаВінкрістин є алкалоїдом барвінку рожевого (Catharanthus roseus, який зв'язуючись з білком - тубуліном призводить до порушення мікротубулярного апарату клітин і до розриву мітотичного веретена. Пригнічує мітоз у метафазі. Вінкрістин селективно блокує репараційний механізм ДНК у блоках ДНК-залежної синтетази РНК.Показання до застосуванняГострий лейкоз, хвороба Ходжкіна, неходжкінські лімфоми, саркома Юінга, нейробластома, пухлина Вільмса, рабдоміосаркома, множинна мієлома, саркома Капоші, хоріокарцинома матки, дрібноклітинний рак легені.Протипоказання до застосуванняПідвищена чутливість до вінкрістину або до будь-якого іншого компонента препарату. Нейром'язові розлади (зокрема демієлінізуюча форма синдрому Шарко-Марі-Тута). Тяжкі порушення функції печінки. Погрозлива непрохідність кишечника, особливо у дітей. Одночасна променева терапія із залученням області печінки. З обережністю слід призначати вінкрістин пацієнтам похилого віку, оскільки нейротоксичність у них може бути більш вираженою. З обережністю призначають вінкрістин пацієнтам із ішемічною хворобою серця.Вагітність та лактаціяПротипоказаний при вагітності та годуванні груддю.Побічна діяЗ боку нервової системи: часто - периферична сенсомоторна нейропатія (парестезія, втрата глибоких сухожильних рефлексів, відвисання стоп, м'язова слабкість, атаксія, параліч), невралгії (у тому числі болі в щелепах, глотці, привушних залозах, спині, кістках, м'язах та чоловічих статевих залозах), порушення функцій черепно-мозкових нервів (охриплість голосу, парез голосових зв'язок, птоз, нейропатія зорового нерва та ін нейропатії), минуща кіркова сліпота, ністагм, диплопія, атрофія зорового нерва. Іноді - судоми з підвищенням артеріального тиску, біль голови, запаморочення, депресія, ажитація, підвищена сонливість, сплутаність свідомості, психози, галюцинації, порушення сну, зниження слуху. Нейротоксичність є фактором, що обмежує дозу. З боку шлунково-кишкового тракту: Часто - запор, біль у черевній порожнині; іноді – анорексія, зниження маси тіла, нудота, блювання, діарея, паралітична кишкова непрохідність (особливо часто у дітей); рідко – стоматит, некроз тонкого кишечника та/або перфорація. Порушення з боку гепатобіліарної системи: первинний тромбоз печінкових вен (особливо у дітей). З боку сечовивідної системи: іноді – поліурія, дизурія, затримка сечовипускання, внаслідок атонії сечового міхура, гіперурикемія, уратова нефропатія; рідко – синдром неадекватної секреції антидіуретичного гормону (гіпонатріємія у поєднанні з високим рівнем виведення натрію з сечею без ознак порушень функції нирок та надниркових залоз, гіпотензії, дегідратації, азотемії чи набряків). З боку серцево-судинної системи: іноді - ішемічна хвороба серця, інфаркт міокарда (у пацієнтів, які раніше отримали радіотерапію в області середостіння, при застосуванні комбінованої терапії, що включає вінкрістин); рідко – підвищення чи зниження артеріального тиску. З боку імунної системи: часто – гостра дихальна недостатність та бронхоспазм, іноді виражені та загрозливі для життя (спостерігалися при застосуванні вінкрістину з мітоміцином С); рідко - анафілактичний шок, шкірні висипи та набряки. З боку шкіри та шкірних придатків: дуже часто – алопеція. З боку репродуктивної системи: дуже часто – азооспермія, аменорея. З боку системи кровотворення: часто – минущий тромбоцитоз; іноді -виражене пригнічення функції кісткового мозку, анемія, лейкопенія та тромбоцитопенія. Зазвичай вінкрістин не істотно впливає на кровотворення. Місцеві реакції: часто - подразнення у місці ін'єкції; іноді – при попаданні препарату під шкіру запалення підшкірно-жирової клітковини, флебіт, біль, некроз оточуючих тканин. Інші: міалгія, артралгія, підвищення температури тіла.Взаємодія з лікарськими засобамиМетаболізм алкалоїдів барвінку здійснюється ізоферментом цитохрому Р-450-CYP3A4. У зв'язку з цим, при одночасному введенні інгібіторів CYP3A4, таких як ритонавір, нелфінавір, кетоконазол, ітраконазрл, еритроміцин, флуоксетин та нефазодон, може спостерігатися підвищення концентрації вінкрістину у плазмі крові. При поєднаному введенні ітраконазолу та вінкрістину нейром'язові розлади розвивалися швидше та були більш вираженими, що, мабуть, пов'язано з пригніченням метаболізму вінкрістину. Одночасне введення фенітоїну у поєднанні з протипухлинним лікуванням, що включає вінкрістин, призводило до зниження вмісту фенітоїну в крові і відповідно до зниження його протисудомного ефекту. Одночасне застосування вінкрістину з іншими мієлодепресивними препаратами та преднізолоном може посилити пригнічення кістковомозкового кровотворення. При одночасному застосуванні з нейротоксичними препаратами (ізоніазид, ітраконазол, ніфедипін) та ототоксичними препаратами спостерігається посилення побічних явищ з боку нервової системи та системи слуху відповідно. Вінкрістин знижує ефективність дигоксину та ципрофлоксацину. Верапаміл підвищує токсичність вінкрістину. При одночасному застосуванні вінкрістин послаблює дію протиподагричних препаратів. При одночасному застосуванні з урикозуричними засобами збільшується ризик нефропатії. При призначенні в комбінації з мітоміцином С вінкристин може спричинити тяжкий бронхоспазм. За необхідності застосування препарату в комплексі з L-аспарагіназою вінкрістин слід вводити за 12-24 години до застосування L-аспарагінази. Призначення аспарагінази до запровадження вінкрістину може порушити його печінковий кліренс. У зв'язку з можливим пригніченням функції імунної системи, викликаним лікуванням вінкрістином, утворення антитіл у відповідь на вакцину може бути знижене. При одночасному прийомі з живими вірусними вакцинами можлива інтенсифікація процесу реплікації вакцинного вірусу, посилення його побічних/несприятливих ефектів та/або зниження вироблення антитіл в організмі хворого у відповідь на введення вакцини. Радіотерапія може спричинити підвищення периферичної нейротоксичності вінкрістину. Не слід змішувати вінкрістин з іншими препаратами в одному шприці.Спосіб застосування та дозиДозу необхідно визначати індивідуально, залежно від схеми лікування та клінічного стану хворого. Дорослим: зазвичай вводять 1,0-1,4 мг/м2 поверхні тіла, разова доза має перевищувати 2 мг/м2. Максимальна загальна доза становить 10-12 мг/м2. Дітям: уводять 1,5-2,0 мг/м2 поверхні тіла. Для дітей з масою тіла 10 кг початкова доза повинна становити 0,05 мг/кг на тиждень. Курс терапії зазвичай становить 4-6 тижнів. При зниженні функції печінки (концентрація прямого білірубіну в сироватці > 3 мг/дл) дозу вінкрістину необхідно знизити на 50%. При появі ознак тяжкого ураження нервової системи, особливо у розвитку парезу, лікування вінкрістином проводити не слід. Після зникнення неврологічної симптоматики при відміні препарату терапія може бути відновлена у дозі, що становить 50% від початкової. При застосуванні у пацієнтів похилого віку корекції дози не потрібно. Вінкрістин вводиться строго внутрішньовенно (уникати екстравазації) з інтервалом на 1 тиждень. Тривалість ін'єкції має становити приблизно 1 хвилину. Інтратекальне застосування препарату заборонено!ПередозуванняПри випадковому передозуванні слід очікувати посилення побічних ефектів вінкрістину. Специфічний антидот не відомий. Лікування має носити симптоматичний характер і повинно включати обмеження споживання рідини, призначення діуретичних засобів (для попередження синдрому секреції АДГ), застосування фенобарбіталу (для попередження судом), застосування клізм і проносних препаратів (попередження непрохідності кишечника). Необхідно також спостерігати за діяльністю серцево-судинної системи та здійснювати гематологічний контроль. Гемодіаліз не є ефективним. Крім перерахованого вище може бути призначений кальцію фолінат у дозі 100 мг внутрішньовенно кожні 3 години протягом 24 годин, а потім кожні 6 годин протягом принаймні 48 годин.Запобіжні заходи та особливі вказівкиЛікування вінкрістином має проводитися під суворим контролем лікаря, який має досвід проведення терапії цитотоксичними препаратами. Препарат слід вводити лише внутрішньовенно. Інтратекальне введення вінкрістину призводить до розвитку смертельної нейротоксичності. Під час лікування слід проводити регулярний гематологічний контроль. У разі виявлення лейкопенії при введенні повторних доз слід дотримуватися особливої обережності. При підвищенні активності печінкових ферментів дозу вінкрістину слід зменшити. Періодично слід визначати концентрацію іонів натрію у сироватці крові. Для корекції гіпонатріємії рекомендується запровадження відповідних розчинів. Особливому контролю підлягають хворі, які мали в анамнезі нейропатію. З появою симптомів нейротоксичності лікування вінкрістином необхідно припинити. Для підтримки регулярної роботи кишечника рекомендується дотримання відповідної дієти, прийом проносних засобів або застосування клізм. У разі екстравазації введення вінкрістину необхідно негайно припинити. Дозу препарату, що залишилася, слід ввести в іншу вену. Місце екстравазації можна обколоти розчином гіалуронідази. Будь-які скарги на біль в очах або зниження зору потребують ретельного офтальмологічного обстеження. Для запобігання розвитку уратної нефропатії потрібен регулярний контроль сироваткового рівня сечової кислоти. При підвищенні рівня сечової кислоти рекомендується вилужування сечі та призначення інгібіторів урикосинтезу. Жінкам та чоловікам під час лікування вінкрістином і як мінімум протягом 3-х місяців після цього необхідно використовувати надійні методи контрацепції. Розведений розчин хімічно та фізично стабільний протягом 48 годин при 2-8°С. З точки зору мікробіологічної чистоти, розведений розчин слід використовувати негайно, допускається зберігання розведеного розчину в холодильнику (2-8°С) протягом не більше 24 год. При роботі з розчином вінкрістину слід дотримуватись правил поводження з цитотоксичними препаратами. Уникати контакту із розчином! При попаданні розчину на шкіру, слизові оболонки або очі, необхідно ретельно промити їх великою кількістю води. Попадання вінкрістину в очі може призводити до вираженого подразнення та виразкового ураження рогівки.Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептом
378,00 грн
330,00 грн
Склад, форма випуску та упаковкаРозчин - 1 мл: Активна речовина: вінкрістина сульфат (у перерахунку на безводну речовину) 1,0 мг; Допоміжні речовини; манітол, натрію гідроксид, сірчана кислота, вода для ін'єкцій. У флаконі 1 мг/1 мл.Опис лікарської формиРозчин прозорий від безбарвного до слабко-жовтого кольору.ФармакокінетикаПісля внутрішньовенного введення вінкрістин швидко виводиться із крові. Через 15-30 хв більш ніж 90% препарату розподіляється із сироватки крові в тканини та інші компоненти крові. У рівноважному стані обсяг розподілу становить 84 ± 32 л/кг. Через 20 хв після внутрішньовенного введення більше 50% вінкрістину пов'язано з компонентами крові, переважно з тромбоцитами, які містять тубулін у високих концентраціях. Після внутрішньовенного струминного введення вінкрістин проникає через гематоенцефалічний бар'єр лише в незначних кількостях, проте, при цьому може несприятливо впливати на центральну нервову систему. Вінкрістин метаболізується головним чином у печінці, можливо мікросомальною ферментною системою цитохрому Р450 (ізоформою CYP3A). Виведення вінкрістину з плазми після швидкого внутрішньовенного введення найкраще описується трифазною моделлю. Початковий, середній та кінцевий періоди напіввиведення становлять 5 хв, 2,3 год та 85 год (інтервал 19-155 год) відповідно. У зв'язку з низьким плазмовим кліренсом для запобігання кумулятивній токсичності перерва між циклами лікування має бути не менше 1 тижня. Вінкрістин екскретується переважно печінкою, близько 80% введеної дози виводиться з калом і 10-20% із сечею. Пацієнти із порушеннями функції печінки. У пацієнтів з порушеннями функції печінки можливе порушення метаболізму і через це зниження екскреції вінкрістину, що підвищує у цих пацієнтів ризик розвитку токсичності. За необхідності дозу знижують. Діти. У дітей відзначені значні індивідуальні відмінності фармакокінетичних параметрів, таких як кліренс, обсяг розподілу та період напіввиведення, крім того, ці параметри різняться залежно від віку. Плазмовий кліренс у дітей зазвичай вищий, ніж у дорослих та немовлят, але чітких даних про зниження кліренсу у дітей зі збільшенням віку немає.ФармакодинамікаВінкрістин є алкалоїдом барвінку рожевого (Catharanthus roseus, який зв'язуючись з білком - тубуліном призводить до порушення мікротубулярного апарату клітин і до розриву мітотичного веретена. Пригнічує мітоз у метафазі. Вінкрістин селективно блокує репараційний механізм ДНК у блоках ДНК-залежної синтетази РНК.ІнструкціяВінкрістин вводиться строго внутрішньовенно (уникати екстравазації) з інтервалом на 1 тиждень. Тривалість ін'єкції має становити приблизно 1 хвилину. Інтратекальне застосування препарату заборонено!Показання до застосуванняГострий лейкоз, хвороба Ходжкіна, неходжкінські лімфоми, саркома Юінга, нейробластома, пухлина Вільмса, рабдоміосаркома, множинна мієлома, саркома Капоші, хоріокарцинома матки, дрібноклітинний рак легені.Протипоказання до застосуванняПідвищена чутливість до вінкрістину або до будь-якого іншого компонента препарату. Нейром'язові розлади (зокрема демієлінізуюча форма синдрому Шарко-Марі-Тута). Тяжкі порушення функції печінки. Погрозлива непрохідність кишечника, особливо у дітей. Одночасна променева терапія із залученням області печінки. З обережністю слід призначати вінкрістин пацієнтам похилого віку, оскільки нейротоксичність у них може бути більш вираженою. З обережністю призначають вінкрістин пацієнтам із ішемічною хворобою серця.Вагітність та лактаціяПротипоказаний при вагітності та годуванні груддю.Побічна діяЗ боку нервової системи: часто - периферична сенсомоторна нейропатія (парестезія, втрата глибоких сухожильних рефлексів, відвисання стоп, м'язова слабкість, атаксія, параліч), невралгії (у тому числі болі в щелепах, глотці, привушних залозах, спині, кістках, м'язах та чоловічих статевих залозах), порушення функцій черепно-мозкових нервів (охриплість голосу, парез голосових зв'язок, птоз, нейропатія зорового нерва та ін нейропатії), минуща кіркова сліпота, ністагм, диплопія, атрофія зорового нерва. Іноді - судоми з підвищенням артеріального тиску, біль голови, запаморочення, депресія, ажитація, підвищена сонливість, сплутаність свідомості, психози, галюцинації, порушення сну, зниження слуху. Нейротоксичність є фактором, що обмежує дозу. З боку шлунково-кишкового тракту: Часто - запор, біль у черевній порожнині; іноді – анорексія, зниження маси тіла, нудота, блювання, діарея, паралітична кишкова непрохідність (особливо часто у дітей); рідко – стоматит, некроз тонкого кишечника та/або перфорація. Порушення з боку гепатобіліарної системи: первинний тромбоз печінкових вен (особливо у дітей). З боку сечовивідної системи: іноді – поліурія, дизурія, затримка сечовипускання, внаслідок атонії сечового міхура, гіперурикемія, уратова нефропатія; рідко – синдром неадекватної секреції антидіуретичного гормону (гіпонатріємія у поєднанні з високим рівнем виведення натрію з сечею без ознак порушень функції нирок та надниркових залоз, гіпотензії, дегідратації, азотемії чи набряків). З боку серцево-судинної системи: іноді - ішемічна хвороба серця, інфаркт міокарда (у пацієнтів, які раніше отримали радіотерапію в області середостіння, при застосуванні комбінованої терапії, що включає вінкрістин); рідко – підвищення чи зниження артеріального тиску. З боку імунної системи: часто – гостра дихальна недостатність та бронхоспазм, іноді виражені та загрозливі для життя (спостерігалися при застосуванні вінкрістину з мітоміцином С); рідко - анафілактичний шок, шкірні висипи та набряки. З боку шкіри та шкірних придатків: дуже часто – алопеція. З боку репродуктивної системи: дуже часто – азооспермія, аменорея. З боку системи кровотворення: часто – минущий тромбоцитоз; іноді -виражене пригнічення функції кісткового мозку, анемія, лейкопенія та тромбоцитопенія. Зазвичай вінкрістин не істотно впливає на кровотворення. Місцеві реакції: часто - подразнення у місці ін'єкції; іноді – при попаданні препарату під шкіру запалення підшкірно-жирової клітковини, флебіт, біль, некроз оточуючих тканин. Інші: міалгія, артралгія, підвищення температури тіла.Взаємодія з лікарськими засобамиМетаболізм алкалоїдів барвінку здійснюється ізоферментом цитохрому Р-450-CYP3A4. У зв'язку з цим, при одночасному введенні інгібіторів CYP3A4, таких як ритонавір, нелфінавір, кетоконазол, ітраконазрл, еритроміцин, флуоксетин та нефазодон, може спостерігатися підвищення концентрації вінкрістину у плазмі крові. При поєднаному введенні ітраконазолу та вінкрістину нейром'язові розлади розвивалися швидше та були більш вираженими, що, мабуть, пов'язано з пригніченням метаболізму вінкрістину. Одночасне введення фенітоїну у поєднанні з протипухлинним лікуванням, що включає вінкрістин, призводило до зниження вмісту фенітоїну в крові і відповідно до зниження його протисудомного ефекту. Одночасне застосування вінкрістину з іншими мієлодепресивними препаратами та преднізолоном може посилити пригнічення кістковомозкового кровотворення. При одночасному застосуванні з нейротоксичними препаратами (ізоніазид, ітраконазол, ніфедипін) та ототоксичними препаратами спостерігається посилення побічних явищ з боку нервової системи та системи слуху відповідно. Вінкрістин знижує ефективність дигоксину та ципрофлоксацину. Верапаміл підвищує токсичність вінкрістину. При одночасному застосуванні вінкрістин послаблює дію протиподагричних препаратів. При одночасному застосуванні з урикозуричними засобами збільшується ризик нефропатії. При призначенні в комбінації з мітоміцином С вінкристин може спричинити тяжкий бронхоспазм. За необхідності застосування препарату в комплексі з L-аспарагіназою вінкрістин слід вводити за 12-24 години до застосування L-аспарагінази. Призначення аспарагінази до запровадження вінкрістину може порушити його печінковий кліренс. У зв'язку з можливим пригніченням функції імунної системи, викликаним лікуванням вінкрістином, утворення антитіл у відповідь на вакцину може бути знижене. При одночасному прийомі з живими вірусними вакцинами можлива інтенсифікація процесу реплікації вакцинного вірусу, посилення його побічних/несприятливих ефектів та/або зниження вироблення антитіл в організмі хворого у відповідь на введення вакцини. Радіотерапія може спричинити підвищення периферичної нейротоксичності вінкрістину. Не слід змішувати вінкрістин з іншими препаратами в одному шприці.Спосіб застосування та дозиДозу необхідно визначати індивідуально, залежно від схеми лікування та клінічного стану хворого. Дорослим: зазвичай вводять 1,0-1,4 мг/м2 поверхні тіла, разова доза має перевищувати 2 мг/м2. Максимальна загальна доза становить 10-12 мг/м2. Дітям: уводять 1,5-2,0 мг/м2 поверхні тіла. Для дітей з масою тіла 10 кг початкова доза повинна становити 0,05 мг/кг на тиждень. Курс терапії зазвичай становить 4-6 тижнів. При зниженні функції печінки (концентрація прямого білірубіну в сироватці > 3 мг/дл) дозу вінкрістину необхідно знизити на 50%. При появі ознак тяжкого ураження нервової системи, особливо у розвитку парезу, лікування вінкрістином проводити не слід. Після зникнення неврологічної симптоматики при відміні препарату терапія може бути відновлена у дозі, що становить 50% від початкової. При застосуванні у пацієнтів похилого віку корекції дози не потрібно.ПередозуванняПри випадковому передозуванні слід очікувати посилення побічних ефектів вінкрістину. Специфічний антидот не відомий. Лікування має носити симптоматичний характер і повинно включати обмеження споживання рідини, призначення діуретичних засобів (для попередження синдрому секреції АДГ), застосування фенобарбіталу (для попередження судом), застосування клізм і проносних препаратів (попередження непрохідності кишечника). Необхідно також спостерігати за діяльністю серцево-судинної системи та здійснювати гематологічний контроль. Гемодіаліз не є ефективним. Крім перерахованого вище може бути призначений кальцію фолінат у дозі 100 мг внутрішньовенно кожні 3 години протягом 24 годин, а потім кожні 6 годин протягом принаймні 48 годин.Запобіжні заходи та особливі вказівкиЛікування вінкрістином має проводитися під суворим контролем лікаря, який має досвід проведення терапії цитотоксичними препаратами. Препарат слід вводити лише внутрішньовенно. Інтратекальне введення вінкрістину призводить до розвитку смертельної нейротоксичності. Під час лікування слід проводити регулярний гематологічний контроль. У разі виявлення лейкопенії при введенні повторних доз слід дотримуватися особливої обережності. При підвищенні активності печінкових ферментів дозу вінкрістину слід зменшити. Періодично слід визначати концентрацію іонів натрію у сироватці крові. Для корекції гіпонатріємії рекомендується запровадження відповідних розчинів. Особливому контролю підлягають хворі, які мали в анамнезі нейропатію. З появою симптомів нейротоксичності лікування вінкрістином необхідно припинити. Для підтримки регулярної роботи кишечника рекомендується дотримання відповідної дієти, прийом проносних засобів або застосування клізм. У разі екстравазації введення вінкрістину необхідно негайно припинити. Дозу препарату, що залишилася, слід ввести в іншу вену. Місце екстравазації можна обколоти розчином гіалуронідази. Будь-які скарги на біль в очах або зниження зору потребують ретельного офтальмологічного обстеження. Для запобігання розвитку уратної нефропатії потрібен регулярний контроль сироваткового рівня сечової кислоти. При підвищенні рівня сечової кислоти рекомендується вилужування сечі та призначення інгібіторів урикосинтезу. Жінкам та чоловікам під час лікування вінкрістином і як мінімум протягом 3-х місяців після цього необхідно використовувати надійні методи контрацепції. Розведений розчин хімічно та фізично стабільний протягом 48 годин при 2-8°С. З точки зору мікробіологічної чистоти, розведений розчин слід використовувати негайно, допускається зберігання розведеного розчину в холодильнику (2-8°С) протягом не більше 24 год. При роботі з розчином вінкрістину слід дотримуватись правил поводження з цитотоксичними препаратами. Уникати контакту із розчином! При попаданні розчину на шкіру, слизові оболонки або очі, необхідно ретельно промити їх великою кількістю води. Попадання вінкрістину в очі може призводити до вираженого подразнення та виразкового ураження рогівки.Умови відпустки з аптекЗа рецептом
1 876,00 грн
855,00 грн
Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему.
1 536,00 грн
452,00 грн
Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему.
53 680,00 грн
250,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. Активна речовина: пазопаніба гідрохлорид 433.4 мг, що відповідає вмісту пазопанібу 400 мг. Допоміжні речовини: карбоксиметилкрохмаль натрію – 42.4 мг, магнію стеарат – 4.2 мг, повідон К30 – 32 мг, целюлоза мікрокристалічна – 128.1 мг. Склад плівкової оболонки: опадрай® білий YS-1-7706-G – 19.2 мг (гіпромелоза – 11.47 мг, титану діоксид – 6 мг, макрогол 400 – 1.54 мг, полісорбат 80 – 0.19 мг). 30 шт. - флакони з поліетилену високої густини (1) - пачки картонні.Опис лікарської формиПігулки, покриті плівковою оболонкою білого кольору, капсулоподібні, з гравіюванням "GS UHL" на одній стороні.Фармакотерапевтична групаПротипухлинний препарат, інгібітор тирозинкінази для внутрішнього застосування. Вотріент активно впливає багато рецептори-мишени. Пазопаніб зв'язується з рецепторами ендотеліального фактора росту судин, виділеного з тромбоцитів фактора росту, і рецептором фактора стовбурових клітин, при цьому значення інгібуючої концентрації в 50% (IC50) становлять 10, 30, 47, 71, 84 і 74 н. Пазопаниб є інгібітором множини тирозинкіназ, в т.ч. тирозинкінази рецептора ендотеліальних факторів росту-1, 2, 3 (VEGFR-1, VEGFR-2, VEGFR-3), рецептора фактора росту тромбоцитів альфа та бета (PDGFR-α та PDGFR-β), рецептора фактора росту фібробластів-1 та - 3 (FGFR-1, -3), рецептора цитокіну (Kit), рецептора інтерлейкіну-2, що індукується кіназою Т-клітин (Itk), лейкоцитспецифічної протеїн-тирозинкінази (Lck) і трансмембранного глікопротеїнового рецептора тирозину. In vitro пазопаніб пригнічує ліганд-індуковане автофосфорилювання VEGFR-2, Kit та PDGFR-β. In vivo пазопаніб пригнічує VEGF-індуковане фосфорилювання VEGFR-2, ангіогенез та ріст деяких людських пухлинних ксенотрансплантатів у мишей. Спостерігалося підвищення артеріального тиску при рівноважних концентраціях пазопанібу.ФармакокінетикаВсмоктування Пазопаніб всмоктується, досягаючи Сmах, в середньому, через 2-4 години після прийому всередину. Щоденний прийом призводить до 1-, 2-, 3, 4-кратного збільшення AUC. При щоденному прийомі 800 мг пазопанібу значення AUC та Сmах становило 1.037 ч×мкг/мл та 58.1 мкг/мл (еквівалентно 132 мкМ) відповідно. Істотного збільшення AUC та Сmах не спостерігалося при підвищенні дози пазопанібу більше 800 мг. Системна експозиція пазопанібу збільшувалася при прийомі з їжею. Призначення пазопанібу з їжею з високим та низьким вмістом жиру призводить приблизно до 2-кратного збільшення AUC та Сmах. Таким чином, пазопаніб слід приймати щонайменше за 1 год до або через 2 год після їди. Призначення 400 мг пазопанібу у вигляді розкрошеної таблетки викликає збільшення AUC(0-72) та Сmахприблизно в 2 рази та викликає зменшення Tmax приблизно на 1.5 години порівняно з призначенням цілої таблетки. Дані результати показують, що біодоступність та ступінь абсорбції пазопанібу при пероральному прийомі збільшується при прийомі розкрошеної таблетки порівняно з цілою таблеткою. Тому через таку можливість підвищеного впливу пігулки пазопаніба не слід подрібнювати. Розподіл Зв'язування пазопанібу з білками плазми in vivo становило більше 99% незалежно від концентрації в діапазоні 10-100 мкг/мл. Дані in vitro дозволяють припускати, що пазопаніб є субстратом для Р-глікопротеїну (P-gp) та білка резистентності раку молочної залози (BCRP). Метаболізм Дослідження in vitro показали, що метаболізм пазопанібу опосередкований переважно ізоферментом CYP3A4, а також незначною мірою CYP1A2 та CYP2C8. Виведення Пазопаниб виводиться повільно із середнім значенням T1/2 30.9 год після прийому рекомендованої дози 800 мг. Виведення здійснюється переважно кишечником, при цьому лише менше 4% прийнятої дози виводиться нирками. Фармакокінетика у спеціальних груп пацієнтів Пацієнти з порушенням функції нирок Виведення пазопанібу не залежить від кліренсу креатиніну (30-150 мл/хв). Порушення функції нирок не повинне вплинути на системну дію пазопанібу, тому пацієнтам з кліренсом креатиніну ≥ 30 мл/хв корекція дози не потрібна. Пацієнти з порушенням функції печінки У пацієнтів з легким порушенням функції печінки (нормальна концентрація білірубіну при підвищенні активності аланінамінотрансферази (АЛТ) будь-якого ступеня або підвищення концентрації білірубіну до 1,5× верхньої межі норми (ВГН), незалежно від рівня АЛТ) після одноразової дози пазопанібу 800 мг один раз у добу середні значення (C max 30,9 мкг/мл, інтервал 12,5–47,3 та AUC(0-24)841,8 мкг × год/мл, інтервал 600,4–1078) можна порівняти із середніми значеннями у пацієнтів з нормальною функцією печінки (C max 49,4 мкг/мл, інтервал 17,1–85,7 та AUC(0-24)888,2 мкг × год/мл, інтервал 345,5–1482). Максимальна доза пазопанібу, що переноситься, у пацієнтів з помірним порушенням функції печінки (підвищення концентрації білірубіну > 1,5 × до 3 × ВГН, незалежно від рівня АЛТ) становила 200 мг один раз на добу. Середні значення C max (22,4 мкг/мл, інтервал 6,4–32,9) та AUC(0-24)(350,0 мкг × год/мл, інтервал 131,8–487,7) після прийому 200 мг пазопанібу один раз на добу у пацієнтів з помірним порушенням функції печінки становили приблизно 45% та 39%, відповідно, від середніх значень у пацієнтів з нормальною функцією печінки після прийому препарату у дозі 800 мг один раз на добу. Недостатньо даних про пацієнтів з тяжким порушенням функції печінки (концентрація загального білірубіну > 3 × ВГН, незалежно від рівня АЛТ), тому не рекомендовано застосовувати пазопаніб у цих пацієнтів.Клінічна фармакологіяПротипухлинний препарат. Інгібітор протеїнтірозінкінази.Показання до застосуванняЛікування поширеного нирково-клітинного раку; лікування поширеної саркоми м'яких тканин (крім гастроінтестинальних стромальних пухлин та ліпосаркоми) у пацієнтів, які раніше отримували хіміотерапію.Протипоказання до застосуванняТяжка печінкова недостатність (у зв'язку з недостатністю даних); тяжка ниркова недостатність (у зв'язку з недостатністю даних); дитячий вік (у зв'язку із недостатністю даних); вагітність; період грудного вигодовування; підвищена чутливість до пазопанібу або будь-якого іншого компонента препарату. З обережністю слід застосовувати у пацієнтів із печінковою недостатністю легкого та середнього ступеня тяжкості; захворюваннями ШКТ; захворюваннями серцево-судинної системи (включаючи артеріальну гіпертензію, подовження інтервалу QT, шлуночкову тахікардію типу "пірует" в анамнезі, у пацієнтів, які приймають антиаритмічні засоби та препарати, що подовжують інтервал QT); цереброваскулярними захворюваннями; артеріальними тромбозами; порушеннями функції щитовидної залози; у пацієнтів із групи підвищеного ризику кровотеч.Вагітність та лактаціяПрепарат протипоказаний при вагітності та в період лактації (грудного вигодовування). Застосування у дітей Безпека та ефективність застосування препарату у дітей не встановлені.Побічна діяБезпека пазопанібу при лікуванні поширеного нирково-клітинного раку (ПКР) оцінювалася під час рандомізованого, подвійного сліпого, плацебо-контрольованого багатоцентрового дослідження. Пацієнти з поширеним та/або метастатичним ПКР були рандомізовані на 2 групи, які отримували пазопаніб у дозі 800 мг 1 раз на добу (n=290) та плацебо (n=145). Безпека пазопанібу при лікуванні саркоми м'яких тканин (СМТ) оцінювалася під час рандомізованого, подвійного сліпого, плацебо-контрольованого багатоцентрового дослідження. Пацієнти з поширеною СМТ (n=369), які раніше отримували терапію антрациклінами або не підлягають терапії антрациклінами, були рандомізовані в 2 групи, які отримували пазопаниб в дозі 800 мг 1 раз/сут (n=246) і плацебо (n=123). Небажані реакції перераховані в таблиці 1 відповідно до ураження органів і систем органів і частотою народження. Частота народження визначається наступним чином: дуже часто (≥1/10), часто (≥1/100 і <1/10), нечасто (≥1/1 000 і <1/100), рідко (≥1/10 000 і <1/1000), дуже рідко (<1/10000, включаючи окремі випадки). Категорії частоти були сформовані на підставі клінічних досліджень препарату та даних післяреєстраційного спостереження, у т.ч. спонтанних повідомлень про клінічні випадки; звіти про серйозні небажані реакції під час поточних досліджень; досліджень клінічної фармакології та експлоративних досліджень, що оцінюють застосування препарату за незареєстрованими на даний момент показаннями. Таблиця 1. Побічні реакції Поширений нирково-клітинний рак Саркома м'яких тканин Інфекційні та паразитарні захворювання Інфекції (з або без нейтропенії) не часто не часто Інфекції ясен • часто Доброякісні, злоякісні та неуточнені новоутворення (включаючи кісти та поліпи) Болі у новоутвореннях • дуже часто З боку системи кровотворення Нейтропенія часто дуже часто Тромбоцитопенія часто дуже часто Лейкопенія часто дуже часто З боку ендокринної системи Гіпотиреоз* часто часто Підвищення активності тиреотропних гормонів у крові часто • Зниження концентрації глюкози у крові не часто • З боку нервової системи Запаморочення часто дуже часто Безсоння • часто Геморагічний інсульт не часто • Гіпестезія не часто • Периферична сенсорна нейропатія не часто часто Парестезія часто не часто Загальмованість часто • Слабість часто не часто Сонливість часто • Дисгевзія (розлад смаку) часто дуже часто Головний біль дуже часто дуже часто Порушення мозкового кровообігу не часто • Ішемічний інсульт* не часто не часто Транзиторна ішемічна атака (минуще порушення мозкового кровообігу)* часто • Синдром оборотної задньої енцефалопатії рідко рідко З боку серця Порушення серцевої діяльності (такі як зниження фракції викиду лівого шлуночка та хронічна серцева недостатність) * не часто часто Брадикардія (протікає безсимптомно) ** дуже часто дуже часто Інфаркт міокарда не часто часто Ішемія міокарда часто • Подовження інтервалу QT * часто часто Шлуночкова тахікардія типу «пірует» (torsade de pointes) * не часто • Дисфункція серця не часто часто З боку судин Крововиливи в головний мозок * не часто не часто Кровотеча з носа часто часто Шлунково-кишкова кровотеча * не часто не часто Стравохідна кровотеча не часто не часто Гематурія часто не часто Артеріальна гіпертензія * дуже часто дуже часто Легенева кровотеча * не часто часто Венозні тромбоемболічні ускладнення * не часто часто Заочеревинна кровотеча не часто не часто Ректальна кровотеча не часто не часто Тромботична мікроангіопатія (в т.ч. тромботична тромбоцитопенічна пурпура та гемолітико-уремічний синдром) рідко рідко Кровотеча із порожнини рота не часто часто Гемороїдальна кровотеча не часто • Анальна кровотеча • часто Припливи часто часто Гіпертонічний криз не часто • З боку дихальної системи Кашель • дуже часто Дисфонія часто часто Диспное (задишка) • дуже часто Пневмоторакс • часто Рінорея • не часто Болі у ротоглотці • не часто Ікота • часто Кровохаркання не часто не часто Легенева емболія не часто • Бронхіальна кровотеча • не часто Порушення з боку обміну речовин Анорексія дуже часто дуже часто Зниження маси тіла часто дуже часто Зниження апетиту дуже часто дуже часто Зневоднення • часто З боку травної системи Метеоризм часто часто Виразковий стоматит не часто • Часте випорожнення кишечника не часто • Кривава блювота не часто • Гематохезис не часто • Перфорація клубової кишки не часто не часто Мелена не часто не часто Панкреатит не часто не часто Перитоніт не часто не часто Кровотеча із верхніх відділів шлунково-кишкового тракту не часто не часто Шлунково-кишкова кровотеча не часто не часто Біль в животі дуже часто дуже часто Анорексія дуже часто дуже часто Діарея дуже часто дуже часто Диспепсія часто часто Перфорація шлунка чи кишечника* не часто • Утворення шлункових та/або кишкових свищів* не часто не часто Зовнішній черевний свищ не часто не часто Підвищення активності ліпази *** часто • Нудота дуже часто дуже часто Стоматит часто дуже часто Блювота дуже часто дуже часто Сухість слизової оболонки ротової порожнини • часто З боку печінки та жовчовивідних шляхів Гепатотоксичність не часто • Жовтяниця не часто • Печінкова недостатність не часто • Гепатит не часто • Підвищення активності АЛТ дуже часто часто Підвищення активності АСТ дуже часто часто Порушення функції печінки часто не часто Гіпербілірубінемія часто не часто З боку шкіри та підшкірної клітковини Запалення шкіри • часто Алопеція часто дуже часто Ексфоліація шкіри не часто • Генералізоване свербіння не часто • Сухість шкіри часто часто Ексфоліативний висип • дуже часто Депігментація волосся дуже часто дуже часто Знебарвлення вій не часто • Поразка нігтів • часто Пальмарно-плантарна еритродестестезія (долонно-підошовний синдром) часто дуже часто Підошовна еритема не часто • Виразки шкіри • не часто Фоточутливість не часто не часто Гіпергідроз часто часто Висип часто не часто Везикулярний висип не часто • Папульозний висип не часто не часто Еритематозний висип не часто • Генералізований висип не часто • Макулярний висип не часто • Сверблячий висип не часто • Сверблячка часто не часто Ерітема часто часто Гіперемія не часто часто Депігментація шкіри часто дуже часто Гіпопігментація шкіри часто дуже часто З боку сечовидільної системи Протеїнурія* часто не часто З боку кістково-м'язової системи Скелетно-м'язовий біль • дуже часто М'язовий спазм часто часто Артралгія дуже часто дуже часто Міалгія часто дуже часто З боку статевих органів та молочної залози Менорагія не часто не часто Метрорагія не часто • Піхвова кровотеча не часто не часто Лабораторні та інструментальні дані Зміна концентрації холестерину крові • часто Підвищення концентрації креатиніну в крові часто • Підвищення концентрації сечовини у крові не часто • Гіперальбумінемія • дуже часто Гіпофосфатемія не часто • Гіпомагніємія не часто не часто Підвищення активності ГГТ часто часто Зміна активності гормонів щитовидної залози не часто • Загальні розлади та порушення у місці введення Запалення слизової оболонки часто не часто Набряк (периферичні набряки, локальні набряки, набряки очей, особи) часто часто Астенія дуже часто не часто Біль у грудній клітці* часто дуже часто Озноб • часто Підвищена стомлюваність дуже часто дуже часто Периферичний набряк • дуже часто Зниження гостроти зору • часто •- в ході реєстраційних клінічних досліджень зв'язок небажаного явища з прийомом пазопанібу не встановлено; * - докладна інформація наведена у розділі "Особливі вказівки"; ** - брадикардія визначається на підставі частоти серцевого ритму (<60 уд./хв). Брадикардія з клінічними проявами зустрічається рідше, і її частота ґрунтується на звітах баз даних про безпеку пазопанібу. *** - для показання ПКР частота народження заснована на даних, отриманих при проведенні дослідження VEG102616. У таблиці 2 представлені відхилення лабораторних показників, що зустрічалися у ≥ 15% пацієнтів з нирково-клітинним раком, які отримували пазопаніб у ході основних клінічних досліджень. Ступінь відхилення ґрунтується на класифікації загальних критеріїв термінології небажаних явищ (CTCAE) Національного інституту раку. Таблиця 2. Параметри Пазопаніб (n=290) Плацебо (n=145) Усі ступеня % Ступінь 3 % Ступінь 4 % Усі ступеня % Ступінь 3 % Ступінь 4 % Гематологічні Лейкопенія 37 0 0 6 0 0 Нейтропенія 34 1 < 1 6 0 0 Тромбоцитопенія 32 < 1 < 1 5 0 < 1 Лімфоцитопенія 31 4 < 1 24 1 0 Біохімічні Підвищення активності АЛТ 53 10 2 22 1 0 Підвищення активності АСТ 53 7 < 1 19 < 1 0 Гіперглікемія 41 < 1 0 33 1 0 Підвищення концентрації загального білірубіну 36 3 < 1 10 1 < 1 Гіпофосфатемія 34 4 0 11 0 0 Гіпокальціємія 33 1 1 26 1 < 1 Гіпонатріємія 31 4 1 24 4 1 Гіперкаліємія 27 4 < 1 23 5 0 Гіперкреатинінемія 26 0 < 1 25 < 1 0 Гіпомагніємія 26 < 1 1 14 0 0 Гіпоглікемія 17 0 < 1 3 0 0 У таблиці 3 представлені відхилення лабораторних показників, що зустрічалися у ≥ 15% пацієнтів з саркомою м'яких тканин, які отримували пазопаніб у ході основних клінічних досліджень. Ступінь відхилення ґрунтується на класифікації CTCAE Національного інституту раку. Таблиця 3. Параметри Пазопаніб (n=240) Плацебо (n=123) Усі ступеня % Ступінь 3 % Ступінь 4 % Усі ступеня % Ступінь 3 % Ступінь 4 % Гематологічні Лейкопенія 44 1 0 15 0 0 Нейтропенія 33 4 0 7 0 0 Тромбоцитопенія 36 3 < 1 6 0 0 Лімфоцитопенія 43 10 0 36 9 2 Анемія 27 5 2 23 < 1 < 1 Біохімічні Підвищення активності ЛФ 32 3 0 23 < 1 0 Підвищення активності АЛТ 46 8 2 18 2 < 1 Підвищення активності АСТ 51 5 3 22 2 0 Гіперальбумінемія 34 < 1 0 21 0 0 Гіперглікемія 45 < 1 0 35 2 0 Підвищення концентрації загального білірубіну 29 1 0 7 2 0 Гіпонатріємія 31 4 0 20 3 0 Гіпокаліємія 16 1 0 11 0 0 Взаємодія з лікарськими засобамиІндуктори або інгібітори ізоферменту CYP3A4 На підставі даних досліджень in vitro можна вважати, що окисний метаболізм пазопанібу в мікросомах печінки людини протікає в основному за участю ізоферменту CYP3A4, з незначним вкладом CYP1A2 та CYP2C8. Таким чином, інгібітори та індуктори ізоферменту CYP3A4 можуть змінювати метаболізм пазопанібу. Інгібітори ізоферменту CYP3A4, P-gp та BCRP Пазопаніб є субстратом для ізоферменту CYP3A4, P-gp та BCRP. Одночасне застосування пазопанібу (400 мг 1 раз на добу) з потужним інгібітором ізоферменту CYP3A4 і Р-gp, кетоконазолом (400 мг 1 раз на добу) послідовно протягом 5 днів призводило до 66% і 45% підвищення середніх значень AUC(0 -24) і C max пазопанібу, відповідно, порівняно із застосуванням пазопанібу без супутніх препаратів (400 мг 1 раз на добу протягом 7 днів). При підвищенні дози в діапазоні від 50 до 2000 мг препарату величини C max і AUC пазопаниба зростали меншою мірою, ніж пропорційно дозі. Таким чином, у більшості пацієнтів після зниження дози пазопанібу до 400 мг 1 раз на добу у присутності потужних інгібіторів ізоферменту CYP3A4 спостерігаються величини експозиції, аналогічні таким, як після введення пазопанібу без супутніх препаратів у дозі 800 мг 1 раз на добу. Однак у деяких пацієнтів величина системної експозиції до пазопанібу при цьому може виявитися більшою, ніж спостерігається після введення пазопанібу без супутніх препаратів у дозі 800 мг. Спільне застосування пазопанібу з іншими потужними інгібіторами ізоферменту CYP3A4 (такими як ітраконазол, кларитроміцин, атазанавір, індинавір, нефозадон, нелфінавір, ритонавір, саквінавір, телітроміцин та вориконазол) може призвести до підвищення пазупанібу. Грейпфрутовий сік також може збільшувати концентрацію пазопанібу. Застосування 1500 мг лапатінібу-субстрату та слабкого інгібітору ізоферменту CYP3A4, P-gp та BCRP - з 800 мг пазопанібу призводить до збільшення приблизно на 50-60% середніх величин AUC(0-24) та Сmах пазопанібу в порівнянні з застосуванням 800мг. Спільне застосування пазопанібу з інгібіторами ізоферменту CYP3A4, P-gp та BCRP (наприклад, лапатініб) призводить до підвищення концентрації пазопанібу у плазмі. Одночасне застосування з потужним P-gp або BCRP інгібіторами може змінити експозицію та розподіл папазопанібу, в т.ч. числа розподіл у ЦНС. Слід уникати одночасного застосування пазопанібу з потужним інгібітором ізоферменту CYP3A4. Якщо клінічно прийнятної альтернативи потужному інгібітору ізоферменту CYP3A4 немає, доза пазопанібу повинна бути знижена до 400 мг на добу на весь період застосування супутньої терапії. У разі розвитку небажаних явищ, пов'язаних із лікарськими препаратами, може розглядатись можливість подальшого зниження дози. Слід уникати спільного застосування препарату з потужними інгібіторами P-gp, або застосовувати альтернативні препарати, що не володіють або мають мінімальну інгібуючу дію на P-gp. Індуктори ізоферменту CYP3A4 Індуктори ізоферменту CYP3A4, наприклад, рифампіцин, можуть зменшувати плазмову концентрацію пазопанібу. Одночасне застосування з потужним P-gp або BCRP індукторами може змінити експозицію та розподіл пазопанібу, в т.ч. розподіл у ЦНС. Рекомендується вибір альтернативних препаратів, які не мають або мають мінімальну інгібуючу активність щодо ізоферменту CYP3A4. Вплив пазопанібу на субстрати цитохрому Р450 У дослідженнях in vitro мікросом печінки людини було доведено, що пазопаніб пригнічує ізоферменти CYP1А2, 3А4, 2В6, 2С8, 2С9, 2С19 та 2Е1. Здатність до індукції ізоферменту CYP3A4 у людини була продемонстрована в дослідженнях in vitro з використанням Х-рецептора людського прегнана (PXR). У дослідженнях фармакологічних властивостей пазопанібу, де препарат застосовувався в дозі 800 мг 1 раз на добу, було показано, що пазопаніб не має клінічно значущого впливу на фармакокінетику кофеїну (субстрат CYP1А2), варфарину (субстрат CYP2C9) або омезол злоякісними новоутвореннями. Пазопаниб приводив до збільшення середніх значень AUC і Сmах мідазоламу (субстрат CYP3A4) приблизно на 30% і підвищення на 33-64% співвідношення концентрацій декстрометорфану та декстрорфану в сечі після прийому внутрішньо декстрометорфану (субстрат). Спільне застосування пазопанібу в дозі 800 мг 1 раз на добу та паклітакселу в дозі 80 мг/м2 (субстрат CYP3A4 та CYP2C8) 1 раз на тиждень призводило, в середньому, до збільшення AUC та Сmах паклітакселу на 26% та 31% відповідно. Одночасне застосування пазопанібу із субстратами ізоферментів CYP3A4, 2D6, 2C8 з вузьким терапевтичним діапазоном не рекомендується. Вплив пазопанібу на інші ферменти та транспортні білки Дослідження in vitro також показали, що пазопаніб є потужним інгібітором UGT1A1 та OATP1B1 з переважною дозою (IC50) 1.2 мкМ та 0.79 мкМ відповідно. Пазопаниб може підвищувати концентрації лікарських засобів, виведення яких здійснюється переважно з участю UGT1A1 і OATP1B1. Одночасне застосування пазопанібу та симвастатину. Одночасне застосування пазопанібу та симвастатину збільшує частоту підвищення активності АЛТ. В об'єднаній популяції пацієнтів, які брали участь у дослідженнях при монотерапії пазопанібом, про підвищення активності АЛТ>3×ВГН повідомлялося у 126 з 895 (14%) пацієнтів, які не приймали статин, та у 11 з 41 (27%) пацієнтів, які одночасно приймали симвастатин (Р = 0.038). Якщо у пацієнта, який одночасно приймає симвастатин, підвищується активність АЛТ, слід виконати рекомендації щодо дозування пазопанібу та відмінити симвастатин. Даних для оцінки ризику одночасного застосування альтернативних статинів та пазопанібу недостатньо. Вплив прийому їжі на фармакокінетику пазопанібу Прийом пазопанібу разом з насиченою або бідною жирами їжею призводить до приблизно дворазового збільшення AUC та Сmах препарату. Лікарські препарати, що підвищують рН шлункового соку Одночасне застосування пазопанібу та езомепразолу знижує біодоступність пазопанібу приблизно на 40% (AUC та C max). Слід уникати одночасного застосування пазопанібу з лікарськими засобами, які підвищують рН шлункового соку. При необхідності одночасного застосування інгібітору протонної помпи (ІПП) рекомендується приймати дозу пазопанібу поза їдою, 1 раз на добу ввечері, одночасно з ІПП. При необхідності одночасного застосування антагоніста Н2-рецепторів, пазопаніб слід приймати поза їдою, як мінімум, за 2 год до або щонайменше через 10 годин після прийому антагоніста Н2-рецепторів. Пазопаніб слід приймати щонайменше за 1 годину до або через 2 години після застосування антацидів короткої дії. Рекомендації щодо одночасного застосування ІПП та антагоністів Н2-рецепторів засновані на фізіологічних особливостях людського організму.Спосіб застосування та дозиРекомендована доза препарату Вотриент становить 800 мг внутрішньо 1 раз на добу. Вотріент слід приймати не менше ніж за 1 годину до або через 2 години після їди. Таблетки слід ковтати повністю, не порушуючи їх цілісності (не розламувати, не розжовувати). Пропущені дози не слід заповнювати, якщо до прийому чергової дози залишилося менше 12 год. Підбір дози Залежно від індивідуальної переносимості, добова доза препарату може бути зменшена або збільшена з кроком 200 мг, при цьому максимальна добова доза не повинна перевищувати 800 мг. Особливі групи пацієнтів Безпека та ефективність застосування препарату у дітей не встановлені. Корекції режиму дозування та частоти прийому у пацієнтів старше 65 років не потрібні. У зв'язку з низьким ступенем виведення пазопанібу та його метаболітів нирками ниркова недостатність не має клінічно значущого впливу на фармакокінетику пазопанібу, тому у пацієнтів з КК ≥30 мл/хв корекція режиму дозування не потрібна. Досвід застосування Ватріенту у пацієнтів з нирковою недостатністю тяжкого ступеня або у пацієнтів, які перебувають на перитонеальному діалізі або гемодіалізі, відсутній, тому застосування Вотріенту у таких пацієнтів не рекомендується. Безпека застосування та фармакокінетика пазопанібу у пацієнтів з порушеннями функції печінки, що вже є, повністю не встановлені. Пацієнтам з легким порушенням функції печінки, встановленим за значеннями АЛТ та білірубіну, корекція дози не потрібна. У пацієнтів із печінковою недостатністю середнього ступеня тяжкості слід зменшити дозу Вотріенту до 200 мг на добу. Даних щодо застосування пазопанібу у пацієнтів з тяжкою печінковою недостатністю (концентрація загального білірубіну >3×ВГН при будь-якому рівні АЛТ) недостатньо, тому застосування Ворієнта у таких пацієнтів не рекомендується.ПередозуванняУ клінічних дослідженнях пазопаніб застосовувався у дозах до 2000 мг. Симптоми: дозолімітуюча токсичність (підвищена стомлюваність 3 ступеня) та артеріальна гіпертензія 3 ступеня спостерігалися у 1 з 3 пацієнтів, які прийняли 2000 мг та 1000 мг пазопанібу на добу, відповідно. Можливе посилення описаних вище побічних реакцій. Лікування: проведення симптоматичної терапії. Внаслідок високого ступеня зв'язування пазопанібу з білками плазми його виведення при гемодіалізі незначне.Запобіжні заходи та особливі вказівкиВплив на функцію печінки При застосуванні Вотріенту відмічені випадки розвитку печінкової недостатності (підвищення активності АЛТ, АСТ та концентрації білірубіну), включаючи випадки з летальним кінцем. У більшості випадків відзначалося ізольоване підвищення активності АЛТ та ACT, що не супроводжувалося одночасним підвищенням активності ЛФ або концентрації білірубіну. Необхідно проводити моніторинг активності печінкових ферментів перед призначенням Вотриенту і, як мінімум, 1 раз на 4 тижні або частіше (за клінічними показаннями) протягом, як мінімум, перших 4 місяців лікування. Періодичний моніторинг слід проводити і після перших 4 місяців. Дані вказівки стосуються пацієнтів із вихідними значеннями загального білірубіну ≤ 1.5×ВГН, а також значеннями активності АЛТ та ACT≤ 2×ВГН. Пацієнти з ізольованим підвищенням активності АЛТ вище ВГН у 3-8 разів можуть продовжувати прийом ВТР, при цьому слід щотижня моніторувати показники функції печінки доти, доки активність АЛТ не знизиться до 1-го ступеня токсичності або до вихідного значення. Пацієнтам з підвищенням активності АЛТ>8×ВГН слід перервати прийом ВТР до зниження активності АЛТ до 1-го ступеня токсичності або до вихідного значення. Якщо потенційна користь відновлення прийому Ворієнта перевищує ризик розвитку гепатотоксичності, то Вторент може бути відновлений у зменшеній дозі до 400 мг 1 раз на добу під щотижневим контролем показників функції печінки протягом 8 тижнів. При наступних прийомах Вотриента, у разі повторного підвищення активності АЛТ>3×ВГН, Ворієнт слід повністю скасувати. У пацієнтів з підвищенням активності АЛТ > 3×ВГН та одночасним підвищенням концентрації білірубіну > 2×ВГН слід повністю скасувати. Пацієнти повинні бути під наглядом лікаря до зниження активності АЛТ до 1-го ступеня токсичності або до вихідного значення. Пазопаніб є інгібітором UGT1А1. У пацієнтів із синдромом Жильбера може виникати непряма (некон'югована) гіпербілірубінемія легкого ступеня. Пацієнтам лише з непрямою гіпербілірубінемією легкого ступеня, що має синдром Жільбера, або з підозрою на його наявність, з підвищенням активності АЛТ>3×ВГН препарат призначають також як пацієнтам із ізольованим підвищенням активності АЛТ. Одночасне застосування пазопанібу та симвастатину збільшує ризик підвищення активності АЛТ і потребує особливої обережності та ретельного спостереження. Пацієнтам із помірним порушенням функції печінки рекомендовано знижувати початкову дозу пазопанібу до 200 мг на добу. Додаткові рекомендації щодо корекції дози в процесі лікування на підставі результатів печінкових тестів у пацієнтів з порушенням функції печінки відсутні. Артеріальна гіпертензія При лікуванні пазопанібом спостерігалися підвищення артеріального тиску та випадки гіпертонічного кризу. Перед призначенням пазопаніба слід досягти адекватного контролю артеріального тиску. Не пізніше 1 тижня після початку лікування пазопанібом слід проводити моніторинг АТ і, при необхідності, проводити гіпотензивну терапію, при цьому зниження дози або перерва в прийомі пазопанібу повинні бути клінічно обґрунтовані. Артеріальна гіпертензія (систолічний тиск ≥ 150 мм рт.ст. або діастолічний тиск ≥ 100 мм рт.ст.) виникає на початку курсу лікування (приблизно у 40% випадків до 9-го дня та у 90% випадків протягом перших 18 тижнів) . У разі появи ознак гіпертонічного кризу або у разі тяжкої артеріальної гіпертензії або постійно підвищених значень АТ (140/90 мм рт.ст.), резистентних до гіпотензивних засобів та зниження дози пазопанібу, пазопаніб слід відмінити. Синдром оборотної задньої енцефалопатії (СОЗЕ)/оборотний лейкоенцефалопатічний синдром (ЛЕПС) При застосуванні пазопанібу повідомлялося про виникнення СОЗЕ/ЛЕПС. СООЗ/ЛЕПС проявляється такими симптомами: головний біль, артеріальна гіпертензія, судоми, сонливість, сплутаність свідомості, сліпота, інші порушення зору та неврологічні порушення. Повідомлялося про випадки з летальним кінцем. Пазопаніб слід відмінити у пацієнтів із СОЗЕ/ЛЕПС. Порушення функції серця У ході клінічних досліджень було зареєстровано такі порушення функції серця: хронічна серцева недостатність; зниження фракції викиду лівого шлуночка (ФВЛШ) Хронічна серцева недостатність була відзначена у 3 із 240 пацієнтів (1.0%) у 3-й фазі клінічного дослідження СМТ. У даних клінічних дослідженнях зниження ФВЛШ у пацієнтів, які проходили обстеження після вихідного етапу дослідження, було відзначено в 11% випадків (16/142) у групі, яка отримувала пазопаніб, порівняно з 5% (2/40) – у групі плацебо. 14 з 16 пацієнтів у групі, що отримувала пазопаніб, страждали від супутньої артеріальної гіпертензії, яка могла сприяти погіршенню серцевої функції у схильних пацієнтів (наприклад, які отримували терапію антибіотиками антрацикліну) за рахунок підвищення постнавантаження. Необхідно проводити моніторинг та своєчасну корекцію АТ із застосуванням поєднання антигіпертензивної терапії та підбору дози пазопанібу (скасування та повторне призначення терапії вже у меншій дозі, виходячи з клінічної ситуації). Слід ретельно виявляти у пацієнтів клінічні ознаки серцевої недостатності. У пацієнтів із ризиком розвитку порушення серцевої діяльності рекомендується визначати вихідну ФВЛШ, а також проводити регулярні повторні виміри ФВЛШ. Подовження інтервалу QT та шлуночкова тахікардія типу "пірует" При застосуванні пазопанібу відзначалися випадки подовження інтервалу QT та шлуночкової тахікардії типу "пірует". У пацієнтів, які мають в анамнезі подовження інтервалу QT, які приймають антиаритмічні та інші препарати, що подовжують інтервал QT, а також у пацієнтів із захворюваннями серця, які можуть ускладнюватися порушеннями ритму, рекомендується застосовувати пазопаніб в умовах періодичного контролю ЕКГ та концентрації електролітів (кальцій, магній, калій). Артеріальний тромбоз Зареєстровані випадки інфаркту міокарда, стенокардії, ішемічного інсульту та минущої ішемії головного мозку. Повідомлялося про випадки з летальним кінцем. Пазопаніб повинен призначатися з обережністю пацієнтам з підвищеним ризиком виникнення артеріального тромбозу або артеріальним тромбозом в анамнезі. Пазопаниб не вивчався у пацієнтів, які ці події спостерігалися протягом попередніх 6 місяців. Таким чином, рішення про призначення пазопанібу слід приймати індивідуально на підставі оцінки співвідношення ризик/корисність. Венозні тромбоемболічні ускладнення У ході клінічних досліджень було зареєстровано випадки венозних тромбоемболічних ускладнень, включаючи венозний тромбоз та фатальну емболію легеневої артерії. Частота розвитку цих подій була вищою у популяції з СМТ (5%) у порівнянні з популяцією з ПКР (2%). Тромботична мікроангіопатія У ході клінічних досліджень пазопаніба (де пазопаніб використовувався як монотерапія, у комбінації з бевацизумабом та в комбінації з топотеканом) були зареєстровані випадки тромботичної мікроангіопатії. Пазопаніб слід відмінити у пацієнтів із тромботичною мікроангіопатією. Відновлення наслідків тромботичної мікроангіопатії спостерігалося після відміни препарату. Кровотечі У зв'язку з тим, що при застосуванні пазопанібу зареєстровані випадки кровотеч (в т.ч. з летальним результатом), пацієнтам, у яких відзначалися епізоди кровохаркання, внутрішньочерепні або шлунково-кишкові кровотечі протягом останніх 6 місяців. Перфорація та утворення свищів ШКТ Відзначалися випадки перфорації ШКТ та формування свищів. Повідомлялося про випадки з летальним кінцем. У зв'язку з цим В. слід призначати з обережністю пацієнтам з підвищеним ризиком перфорації шлунково-кишкового тракту та формування свищів. Загоєння ран Дослідження впливу пазопанібу на загоєння ран не проводилися. Оскільки інгібітори VEGFR можуть погіршувати загоєння ран, пазопаніб слід відмінити щонайменше за 7 днів перед плановим оперативним втручанням. Рішення про відновлення лікування пазопаніб після операції слід приймати на підставі клінічної оцінки адекватності загоєння післяопераційної рани. Утріент слід відмінити у пацієнтів з розходженням країв рани. Гіпотиреоз Рекомендується профілактичний моніторинг функції щитовидної залози. Протеїнурія На тлі терапії пазопанібом відмічені випадки виникнення протеїнурії. Рекомендується періодичний моніторинг динаміки протеїнурії у таких пацієнтів. У разі розвитку ниркового синдрому пазопаніб слід відмінити. Інфекції Є повідомлення про серйозні інфекції (з нейтронення або без неї), в деяких випадках з летальним результатом. Поєднання з іншими видами системної протипухлинної терапії Клінічні дослідження застосування пазопанібу у поєднанні з пеметрекседом (недрібноклітинний рак легені) та лапатинібом (рак шийки матки) були припинені достроково у зв'язку зі зростанням токсичних проявів та/або смертності. У зв'язку з цим встановити безпечну та ефективну дозу при застосуванні цих комбінацій не вдалося. В даний час пазопаніб не показаний для застосування в поєднанні з іншими протипухлинними препаратами. Взаємодія Слід уникати одночасного застосування з потужними інгібіторами ізоферменту CYP3A4 або P-gp через ризик підвищення експозиції до пазопанібу. Рекомендується розглянути можливість одночасного застосування пазопанібу з альтернативними лікарськими засобами, які або не впливають, або мають мінімальний вплив на ізофермент CYP3A4 або P-gp. Пневмоторакс У клінічних дослідженнях застосування пазопанібу при поширеній саркомі м'яких тканин спостерігалися випадки пневмотораксу. Пацієнтів, які отримують лікування пазопанібом, слід ретельно спостерігати щодо виникнення ознак та симптомів пневмотораксу. Репродуктивна токсичність Доклінічні дослідження на тваринах показали репродуктивну токсичність. Пацієнтці необхідно пояснити потенційний ризик для плода. Жінкам дітородного віку рекомендується уникати настання вагітності під час лікування пазопанібом. Використання у педіатрії Оскільки механізм дії пазопанібу може сприяти розвитку виражених порушень росту та дозрівання органів у період раннього постнатального розвитку (за даними доклінічних досліджень), пазопаніб не слід призначати дітям віком до 2 років. Вплив на здатність до керування автотранспортом та управління механізмами Вплив пазопанібу на здатність керувати автотранспортом не вивчався. З огляду на фармакологічні властивості препарату впливу на діяльність такого роду не очікується. Слід брати до уваги загальний стан пацієнта та профіль побічної дії препарату.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
12 631,00 грн
12 599,00 грн
Склад, форма випуску та упаковкаКонцентрат для приготування розчину для інфузій - 1 мл: Активні речовини: афліберцепт – 25 мг; Допоміжні речовини: натрію дигідрофосфату моногідрат - 0.5774 мг, натрію 100000000000000000000000000000000000000000000000000000000000000000000000000000000000000000000-00-10-10-10-10-10-10-10-20-10-10-10-10-10-10-10-10-10-10-10:00 Натрію хлор. pH 5.9-6.5, сахароза – 200 мг, полісорбат 20 – 1 мг, вода д/і – до 1 мл. 4 мл – флакони безбарвного скла, пачки картонні.Опис лікарської формиКонцентрат для приготування розчину для інфузії у вигляді прозорої безбарвної або світло-жовтої рідини.Фармакотерапевтична групаПротипухлинний препарат. Афліберцепт - це рекомбінантний гібридний білок, що складається з частин позаклітинних доменів рецептора VEGF 1 і рецептора VEGF 2, з'єднаних з доменом Fc (фрагменту здатного до кристалізації) імуноглобуліну G. Афліберцепт виробляється за допомогою технології рекомбінантної ДНК з використанням експресійної системи клітин яєчника китайського хом'ячка (СНТ) К-1. Афліберцепт є химерним глікопротеїном з молекулярною масою 97 кДа, глікозилювання білка додає 15% загальної молекулярної маси, в результаті чого загальна молекулярна маса афліберцепту становить 115 кДа. Ендотеліальний фактор росту судин A (VEGF-A), ендотеліальний фактор росту судин В (VEGF-B) і плацентарний фактор росту (P1GF) відносяться до VEGF-родини ангіогенних факторів, які можуть діяти як сильні мітогенні, хемотаксичні та впливають на судинну для ендотеліальних клітин. Дія VEGF-A здійснюється через дві рецепторні тирозинкінази - VEGFR-1 і VEGFR-2, що знаходяться на поверхні ендотеліальних клітин. P1GF та VEGF-B зв'язуються тільки з рецепторною тирозинкіназою VEGFR-1, яка, крім присутності на поверхні ендотеліальних клітин, знаходиться ще й на поверхні лейкоцитів. Надмірна активація цих рецепторів VEGF-A може призводити до патологічної неоваскуляризації та підвищення проникності судин.P1GF також має відношення до розвитку патологічної неоваскуляризації та інфільтрації пухлини клітин запалення. Афліберцепт діє як розчинний "рецептор-пастка", який зв'язується з VEGF-A з більшою афінністю, ніж нативні рецептори VEGF-A, крім цього він також зв'язується з родинними лігандами VEGF-B та P1GF. Афліберцепт зв'язується з людськими VEGF-A, VEGF-B та P1GF з утворенням стабільних інертних комплексів, що не мають біологічної активності. Діючи як "пастки" для лігандів, афліберцепт запобігає зв'язування ендогенних лігандів з відповідними рецепторами, і завдяки цьому блокує передачу сигналів через ці рецептори. Афліберцепт блокує активацію рецепторів VEGF та проліферацію ендотеліальних клітин, тим самим пригнічуючи утворення нових судин, що забезпечують пухлини киснем та поживними речовинами. Афліберцепт зв'язується з VEGF-A людини (рівноважна константа дисоціації (Кд) - 0.5 пмоль для VEGF-A165 та 0.36 пмоль для VEGF-A121), з P1GF людини (Кд 39 пмоль для P1GF-2), з VEGF-B 1.92 пмоль) з утворенням стабільного інертного комплексу, що не має біологічної активності, що піддається визначенню. Застосування афліберцепту у мишей з ксенотрансплантованими або алотрансплантованими пухлинами інгібувало зростання різних типів аденокарцином. У пацієнтів з метастатичним колоректальним раком, яким раніше проводилася оксаліплатин-що містить хіміотерапія (з попереднім введенням бевацизумабу або без попереднього введення бевацизумабу), хіміотерапевтична схема Залтрап®/FOLFIRI. схемою FOLFIRI.ФармакокінетикаВсмоктування У доклінічних дослідженнях, проведених на моделях пухлин, біологічно активні дози афліберцепту корелювали з дозами, необхідними для створення концентрацій вільного афліберцепту, що циркулює в системному кровотоку, перевищують концентрації циркулюючого в системному кровотоку афліберцепту, пов'язаного з VEGF. Концентрації циркулюючого в системному кровотоку пов'язаного з VEGF афліберцепту при підвищенні його дози збільшуються доти, доки більша частина VEGF не є пов'язаною. Подальше збільшення дози афліберцепту призводить до дозозалежного збільшення концентрації вільного афліберцепту, що циркулює в системному кровотоку, і тільки до невеликого подальшого зростання концентрації пов'язаного з VEGF афліберцепту. Залтрап® вводили пацієнтам у дозі 4 мг/кг маси тіла внутрішньовенно кожні 2 тижні, протягом яких має місце надлишок концентрації циркулюючого вільного афліберцепту по відношенню до концентрації афліберцепту, пов'язаного з VEGF. При рекомендованій дозі 4 мг/кг маси тіла 1 раз на 2 тижні концентрації вільного афліберцепту, близькі до величин Css, досягалися протягом другого циклу лікування практично без накопичення (коефіцієнт накопичення 1.2 у рівноважному стані порівняно з концентрацією вільного афліберцепту при першому введенні) . Розподіл Vd вільного афліберцепту у рівноважному стані становить 8 л. Метаболізм Т.к. афліберцепт є білком, досліджень його метаболізму не проводилося. Очікується, що афліберцепт розщеплюватиметься на невеликі пептиди та окремі амінокислоти. Виведення Циркулюючий у системному кровотоку вільний афліберцепт, головним чином, пов'язується з VEGF-родиною з утворенням стабільних неактивних комплексів. Очікується, що, як і інші великі білки, пов'язаний з VEGF і вільний афліберцепт, будуть поступово виводитися із системного кровотоку за рахунок інших біологічних механізмів, таких як протеолітичний катаболізм. При дозах, що перевищують 2 мг/кг, кліренс вільного афліберцепту становив 1 л/добу з кінцевим T1/2 - 6 днів. Високомолекулярні білки не виводяться нирками, тому очікується, що ниркове виведення афліберцепту буде мінімальним. Лінійність/нелінійність елімінації У зв'язку з цільовим зв'язуванням афліберцепту з його "мішенню" (ендогенним VEGF), вільний афліберцепт при дозах нижче 2 мг/кг показав швидке (нелінійне) зниження його концентрацій у системному кровотоку, мабуть, пов'язане з його високоафінним зв'язуванням з ендогенним VEG. У діапазоні доз від 2 до 9 мг/кг кліренс вільного афліберцепту стає лінійним, мабуть, за рахунок ненасичених біологічних механізмів виведення, таких як катаболізм білка. Фармакокінетика в особливих клінічних випадках При внутрішньовенному введенні препарату Залтрап у дозах 2 мг/кг, 2,5 мг/кг, 3 мг/кг кожні 2 тижні 8 пацієнтам дитячого віку з солідними пухлинами (віком від 5 до 17 років), середній T1/2 вільного афліберцепту, який визначається після введення першої дози, становив приблизно 4 дні (від 3 до 6 днів). Вік не впливає на фармакокінетику афліберцепту. Незважаючи на відмінності у кліренсі вільного афліберцепту та значеннях Vd у чоловіків та жінок, не спостерігалося пов'язаних із статевою приналежністю відмінностей у його системній експозиції при застосуванні у дозі 4 мг/кг маси тіла. Маса тіла впливала на кліренс вільного афліберцепту та його Vd, так, у пацієнтів з масою тіла > 100 кг спостерігалося збільшення системної експозиції афліберцепту на 29%. Расова та етнічна приналежність не впливала на фармакокінетику афліберцепту. Офіційних досліджень щодо застосування препарату Залтрап у пацієнтів з печінковою недостатністю не проводилося. У пацієнтів з легкою (концентрація загального білірубіну в крові ≤1.5×ВГН при будь-яких значеннях активності ACT) та середньою (концентрація загального білірубіну в крові більше 1.5-3×ВГН при будь-яких значеннях активності ACT) печінковою недостатністю не було виявлено зміни кліренсу афліберцепту. Відсутні дані щодо фармакокінетики афліберцепту у пацієнтів з тяжким ступенем печінкової недостатності (концентрація загального білірубіну в крові більше 3×ВГН при будь-яких значеннях активності ACT). Офіційних досліджень щодо застосування препарату Залтрап у пацієнтів з нирковою недостатністю не проводилося. Не виявлено відмінностей у системній експозиції (AUC) вільного афліберцепту у пацієнтів з нирковою недостатністю різних ступенів тяжкості при застосуванні препарату Залтрап у дозі 4 мг/кг маси тіла.Клінічна фармакологіяПротипухлинний препарат.Показання до застосуванняМетастатичний колоректальний рак (МКРР) (у дорослих пацієнтів), резистентний до оксаліплатин-хіміотерапії, що містить, або прогресуючий після її застосування (препарат Залтрап® у комбінації з режимом, що включає іринотекан, фторурацил, кальцію фолінат (FOLFIRI)).Протипоказання до застосуванняпідвищена чутливість до афліберцепту або будь-якої з допоміжних речовин препарату Залтрап®; тяжкі кровотечі; артеріальна гіпертензія, що не піддається медикаментозній корекції; хронічна серцева недостатність ІІІ-ІV класу (за класифікацією NYHA); печінкова недостатність тяжкого ступеня (відсутність даних щодо застосування); офтальмологічне застосування або введення в склоподібне тіло (у зв'язку з гіперосмотичних властивостей препарату Залтрап®); вагітність; період грудного вигодовування; дитячий та підлітковий вік до 18 років (у зв'язку з відсутністю достатнього досвіду застосування). З обережністю: ниркова недостатність тяжкого ступеня; артеріальна гіпертензія; клінічно значущі захворювання серцево-судинної системи (ІХС, хронічна серцева недостатність І-ІІ класу за класифікацією NYHA); літній вік; загальний стан ≥2 балів за шкалою для оцінки загального стану пацієнта ECOG (Східної групи онкологів).Вагітність та лактаціяДані щодо застосування афліберцепту у вагітних жінок відсутні. В експериментальних дослідженнях виявлено ембріотоксичну та тератогенну дію афліберцепту у тварин. Т.к. Ангіогенез має велике значення для розвитку ембріона, інгібування ангіогенезу при введенні препарату Залтрап може викликати ефекти, несприятливі для розвитку вагітності. Застосування Залтрапу при вагітності протипоказане. Жінкам дітородного віку слід рекомендувати уникати зачаття під час лікування препаратом Залтрап®. Вони повинні бути поінформовані про можливість несприятливого впливу препарату Залтрап на плід. Жінки дітородного віку та фертильні чоловіки повинні використовувати ефективні способи контрацепції під час лікування та, як мінімум, протягом 6 місяців після введення останньої дози препарату. Існує ймовірність порушення фертильності у чоловіків та жінок під час лікування афліберцептом (виходячи з даних, отриманих у дослідженнях, проведених на мавпах, у самців та самок яких афліберцепт викликав порушення фертильності, повністю оборотні через 8-18 тижнів). Клінічних досліджень для оцінки впливу препарату Залтрап на вироблення грудного молока, виділення афліберцепту з грудним молоком та впливу препарату на немовлят не проводилося. Невідомо, чи виділяється афліберцепт із грудним молоком у жінок. Однак через те, що не можна поки що виключити можливість проникнення афліберцепту в грудне молоко, а також через можливість розвитку серйозних небажаних реакцій, які афліберцепт може викликати у немовлят, необхідно або відмовитися від грудного вигодовування, або не застосовувати препарат Залтрап® ( залежно від важливості застосування препарату для матері).Побічна діяНайчастіше спостерігалися такі небажані реакції (HP) всіх ступенів тяжкості (з частотою ≥20%), принаймні, на 2% частіше при застосуванні хіміотерапевтичної схеми Зaлтpaп®/FOLFIRI, ніж при застосуванні хіміотерапевтичної схеми FOLFIRI (у порядку зниження частоти виникнення) : лейкопенія, діарея, нейтропенія, протеїнурія, підвищення активності ACT, стоматит, стомлюваність, тромбоцитопенія, підвищення активності АЛТ, підвищення АТ, зниження маси тіла, зменшення апетиту, носові кровотечі, абдомінальні болі, дисфонія, підвищення концентрації креатиніну . Найчастіше спостерігалися наступні HP 3-4 ступеня тяжкості (з частотою ≥5%), принаймні, на 2% частіше при застосуванні хіміотерапевтичної схеми Зaлтpaп®/FOLFIRI, ніж при застосуванні хіміотерапевтичної схеми FOLFIRI (у порядку зниження частоти виникнення): нейтропенія , діарея, підвищення артеріального тиску, лейкопенія, стоматит, стомлюваність, протеїнурія та астенія. Загалом припинення терапії у зв'язку з виникненням небажаних явищ (всіх ступенів тяжкості) спостерігалося у 26.8% пацієнтів, які отримували хіміотерапевтичну схему Зaлтpaп®/FOLFIRI порівняно з 12.1% пацієнтів, які отримували хіміотерапевтичну схему FOLFIRI. Найбільш частими НР, які спричинили відмову від терапії у ≥1% пацієнтів, які отримували хіміотерапевтичну схему Зaлтpaп®/FOLFIRI, були астенія/стомлюваність, інфекції, діарея, дегідратація, підвищення артеріального тиску, стоматит, венозні тромбоемболічні ускладнення. Корекція дози препарату Залтрап® (зменшення дози та/або пропуску введення) проводилася у 16.7%. Відстрочення наступних циклів терапії, що перевищують 7 днів, спостерігалися у 59.7% пацієнтів, які отримували хіміотерапевтичну схему Зaлтpaп®/FOLFIRI порівняно з 42.6% пацієнтів, які отримували хіміотерапевтичну схему FOLFIRI. Смерть від інших причин, крім смерті від прогресування захворювання, що спостерігалася протягом 30 днів після останнього циклу хіміотерапевтичної схеми, що вивчається, була зафіксована у 2.6% пацієнтів, які отримували хіміотерапевтичну схему Залтрап®/FOLFIRI, і у 1.0% пацієнтів, які отримували хіміотерапевтичну схему. Причиною смерті пацієнтів, які отримували хіміотерапевтичну схему Зaлтpaп®/FOLFIRI, були інфекція (в т.ч. нейтропенічний сепсис) у 4 пацієнтів; дегідратація у 2 пацієнтів; гіповолемія у 1 пацієнта; метаболічна енцефалопатія у 1 пацієнта; захворювання дихальних шляхів (гостра дихальна недостатність, аспіраційна пневмонія та тромбоемболія легеневої артерії) у 3 пацієнтів; ураження з боку шлунково-кишкового тракту (кровотеча з виразки дванадцятипалої кишки, запалення шлунково-кишкового тракту, повна непрохідність кишечника) у 3 пацієнтів;смерть від невідомих причин у 2 пацієнтів. Нижче представлені HP та відхилення від норми лабораторних показників, що спостерігалися у пацієнтів, які отримували хіміотерапевтичну схему Залтрап®/FOLFIRI (відповідно до MedDRA). Дані HP визначалися як будь-які небажані клінічні реакції або відхилення від норми лабораторних показників, частота яких була на ≥2% більша (для HP всіх ступенів тяжкості) у групі лікування афліберцептом порівняно з групою плацебо у дослідженні, проведеному у пацієнтів з МКРР. Інтенсивність HP класифікувалась відповідно до NCI CTC (Оцінна шкала загальних критеріїв токсичності Національного інституту раку США) версія 3.0. Визначення частоти HP (відповідно до класифікації ВООЗ): дуже часто (≥10%), часто (≥1% - менше 10%); нечасто (≥0.1% - менше 1%), рідко (≥0.01% - менше 0.1%), дуже рідко (менше 0.001%), частота невідома - за наявними даними визначити частоту народження неможливо. Інфекційні та паразитарні захворювання: дуже часто – інфекції (всіх ступенів тяжкості), включаючи інфекції сечовивідних шляхів, назофарингіт інфекції верхніх дихальних шляхів, пневмонія, інфекції у місці введення катетера; зубні інфекції; часто - нейтропенічні інфекції/сепсис (всіх ступенів тяжкості та ≥3 ступеня тяжкості). З боку крові та лімфатичної системи: дуже часто – лейкопенія (всіх ступенів тяжкості та ≥3 ступеня тяжкості), нейтропенія (всіх степенів тяжкості та ≥3 ступеня тяжкості), тромбоцитопенія (всіх ступенів тяжкості); часто - фебрильна нейтропенія всіх ступенів тяжкості та ≥3 ступеня тяжкості; тромбоцитопенія ≥3 ступеня тяжкості. З боку імунної системи: часто – реакції гіперчутливості (всіх ступенів тяжкості); нечасто – реакції гіперчутливості ≥3 ступеня тяжкості. З боку обміну речовин та харчування: дуже часто – зниження апетиту (всіх ступенів тяжкості); часто - дегідратація (всіх ступенів тяжкості та ≥3 ступеня тяжкості); зниження апетиту ≥3 ступеня тяжкості. З боку нервової системи: дуже часто – головний біль (всіх ступенів тяжкості); часто – головний біль ≥3 ступеня тяжкості; нечасто – СОЗЛ. З боку серцево-судинної системи: дуже часто - підвищення артеріального тиску (всіх ступенів тяжкості) (у 54% пацієнтів, у яких спостерігалося підвищення артеріального тиску ≥3 ступеня тяжкості, підвищення артеріального тиску розвивалося протягом двох перших циклів лікування); кровотечі/крововиливи (всіх ступенів тяжкості), причому найчастішим видом кровотеч були малі носові кровотечі (1-2 ступеня тяжкості); часто - артеріальні тромбоемболічні ускладнення (АТЕО) (такі як гострі порушення мозкового кровообігу, включаючи транзиторні цереброваскулярні ішемічні атаки, стенокардія, внутрішньосерцевий тромб, інфаркт міокарда, артеріальна тромбоемболія та ішемічний коліт). глибоких вен і тромбоемболія легеневої артерії) всіх ступенів тяжкості, кровотечі ≥3 ступеня тяжкості,іноді з летальним кінцем, включаючи шлунково-кишкові кровотечі, гематурію, кровотечі після медичних процедур; частота невідома - у пацієнтів, які отримували Залтрап®, повідомлялося про розвиток тяжких внутрішньочерепних крововиливів та легеневих кровотеч/кровохаркання, в т.ч. і з летальним кінцем. З боку дихальної системи: дуже часто – задишка (всіх ступенів тяжкості), носова кровотеча (всіх ступенів тяжкості), дисфонія (всіх ступенів тяжкості); часто - біль у ділянці ротоглотки (всіх ступенів тяжкості), ринорея (спостерігалася ринорея лише 1-2 ступеня тяжкості); нечасто – задишка ≥3 ступеня тяжкості, носова кровотеча ≥3 ступеня тяжкості, дисфонія ≥3 ступеня тяжкості, біль у ділянці ротоглотки ≥3 ступеня тяжкості. З боку травної системи: дуже часто - діарея (всіх ступенів тяжкості та ≥3 ступеня тяжкості), стоматит (всіх степенів тяжкості та ≥3 ступеня тяжкості), абдомінальні болі (всіх ступенів тяжкості), болі у верхньому відділі живота (всіх ступенів) ; часто - абдомінальні болі ≥3 ступеня тяжкості, болі у верхньому відділі живота ≥3 ступеня тяжкості; геморой (всіх ступенів тяжкості); кровотеча із прямої кишки (всіх ступенів тяжкості); болі у прямій кишці (всіх ступенів тяжкості); зубний біль (всіх ступенів тяжкості); афтозний стоматит (всіх ступенів тяжкості); утворення свищів (анального, тонкокишково-сечопузирного, зовнішнього тонкокишкового [тонкокишково-шкірного], товстокишково-піхвового, міжкишкового) (всіх ступенів тяжкості); нечасто – утворення шлунково-кишкових свищів ≥3 ступеня тяжкості,перфорації стінок шлунково-кишкового тракту всіх ступенів тяжкості та ≥3 ступеня тяжкості, включаючи фатальні перфорації стінок шлунково-кишкового тракту, кровотеча з прямої кишки ≥3 ступеня тяжкості, афтозний стоматит ≥3 ступеня тяжкості, болі у прямій кишці ≥3 ступеня тяжкості. З боку шкіри та підшкірних тканин: дуже часто – синдром долонно-підошовної еритродизестезії (всіх ступенів тяжкості); часто - гіперпігментація шкіри (всіх ступенів тяжкості), синдром долонно-підошовної еритродизестезії ≥3 ступеня тяжкості. З боку сечовидільної системи: дуже часто – протеїнурія (за об'єднаними клінічними та лабораторними даними) (всіх ступенів тяжкості), збільшення концентрації креатиніну в сироватці крові (всіх ступенів тяжкості); часто - протеїнурія ≥3 ступеня тяжкості; нечасто – нефротичний синдром. Одному пацієнту з протеїнурією та підвищенням АТ із 611 пацієнтів, які отримували лікування за хіміотерапевтичною схемою Залтрап®/FOLFIRI, було встановлено діагноз тромботичної мікроангіопатії. Загальні реакції: дуже часто – астенічні стани (всіх ступенів тяжкості); почуття втоми (всіх ступенів тяжкості та більше 3 ступеня тяжкості); часто – астенічні стани (≥3 ступеня тяжкості); нечасто – порушення загоєння ран (розбіжність країв рани, неспроможність анастомозів) (всіх ступенів тяжкості та ≥3 ступеня тяжкості). Лабораторні та інструментальні дані: дуже часто – підвищення активності ACT, АЛТ (всіх ступенів тяжкості), зниження маси тіла (всіх ступенів тяжкості); часто - підвищення активності ACT, АЛТ ≥3 ступеня тяжкості, зниження маси тіла ≥3 ступеня тяжкості. Частота HP у спеціальних груп пацієнтів У пацієнтів похилого віку (≥65 років) частота виникнення діареї, запаморочення, астенії, зменшення маси тіла та дегідратації була більш ніж на 5% вищою, ніж у пацієнтів молодшого віку. Пацієнти похилого віку повинні перебувати під ретельним наглядом щодо розвитку діареї та/або можливої дегідратації. У пацієнтів з порушеннями функції нирок легкого ступеня на момент початку застосування препарату Залтрап® частота виникнення HP була порівнянна з такою у пацієнтів без порушення функції нирок на момент початку застосування препарату Залтрап®. У пацієнтів із середнім і тяжким ступенем порушень функції нирок виникнення HP не з боку нирок загалом можна порівняти з таким у пацієнтів без ниркової недостатності, крім збільшення частоти розвитку дегідратації (всіх ступенів тяжкості) більш 10%. Імуногенність Як у всіх інших білкових лікарських препаратів, у афліберцепту існує потенційний ризик імуногенності. Загалом, за результатами всіх онкологічних клінічних досліджень, у жодного з пацієнтів не було виявлено високого титру антитіл до афліберцепту. Постмаркетингове застосування препарату З боку серця: частота невідома – серцева недостатність, зниження фракції викиду лівого шлуночка. З боку кістково-м'язової системи та сполучної тканини: частота невідома – остеонекроз щелепи. У пацієнтів, які приймають афліберцепт, повідомлялося про випадки розвитку остеонекрозу щелепи, особливо у тих пацієнтів, які мали певні фактори ризику розвитку остеонекрозу щелепи, такі як застосування бісфосфонатів та/або інвазивні стоматологічні процедури.Взаємодія з лікарськими засобамиОфіційних досліджень з лікарської взаємодії з препаратом Залтрап не проводилося. У порівняльних дослідженнях концентрації вільного та пов'язаного афліберцепту в комбінації з іншими препаратами були подібні до концентрацій афліберцепту при монотерапії, це вказує на те, що дані комбінації (оксаліплатин, цисплатин, фторурацил, іринотекан, доцетаксел, пеметрексед, гемцитабін афліберцепт. У свою чергу, афліберцепт не впливав на фармакокінетику іринотекану, фторурацилу, оксаліплатину, цисплатину, доцетакселу, пеметрекседу, гемцитабіну та ерлотинібу.Спосіб застосування та дозиЗалтрап® вводять внутрішньовенно у вигляді інфузії протягом 1 години з подальшим застосуванням хіміотерапевтичного режиму FOLFIRI. Рекомендована доза препарату Залтрап у поєднанні з хіміотерапевтичним режимом FOLFIRI становить 4 мг/кг маси тіла. Хіміотерапевтична схема FOLFIRI: у перший день циклу - одночасна внутрішньовенна інфузія через Y-подібний катетер іринотекану в дозі 180 мг/м2 протягом 90 хв та кальцію фолінату (ліво- та правообертальні рацемати) у дозі 400 мг/м2 протягом 2 год. , з наступним внутрішньовенним (болюсним) введенням фторурацилу в дозі 400 мг/м2, з подальшою безперервною внутрішньовенною інфузією фторурацилу в дозі 2400 мг/м2 протягом 46 год. Цикли хіміотерапії повторюються кожні 2 тижні. Лікування з препаратом Залтрап слід продовжувати до прогресування захворювання або розвитку неприйнятної токсичності. Рекомендації щодо корекції режиму дозування/відстрочення лікування Лікування препаратом Залтрап слід припинити: при розвитку тяжких кровотеч; у разі розвитку перфорації стінок ШКТ; при утворенні свища; при розвитку гіпертонічного кризу або гіпертонічної енцефалопатії; у разі розвитку артеріальних тромбоемболічних ускладнень; при розвитку нефротичного синдрому або тромботичної мікроангіопатії; при розвитку тяжких реакцій гіперчутливості (включаючи бронхоспазм, задишку, ангіоневротичний набряк, анафілаксію); при порушенні загоєння ран, що потребує медичного втручання; при розвитку синдрому оборотної задньої енцефалопатії (СОЗЕ), також відомого під назвою оборотної задньої лейкоенцефалопатії (СОЗЛ). Принаймні за 4 тижні до планової операції слід тимчасово припинити лікування препаратом Залтрап. Відстрочка хіміотерапії Зaлтpaп ® /FOLFIRI Нейтропенія або тромбоцитопенія Застосування хіміотерапевтичної схеми Зaлтpaп ® /FOLFIRI слід відкласти доти, доки кількість нейтрофілів у периферичній крові не збільшиться до ≥1.5×10 9 /л та/або кількість тромбоцитів у периферичній крові не збільшиться до ≥75×10 9 /л. Легкі або помірно виражені реакції гіперчутливості (включаючи гіперемію шкірних покривів, висипання, кропив'янку та свербіж) Слід тимчасово припинити лікування до припинення реакції. У разі необхідності для усунення реакції гіперчутливості можливе застосування кортикостероїдів та/або антигістамінних препаратів. У наступних циклах можна розглянути питання про проведення премедикації кортикостероїдами та/або антигістамінними препаратами. Тяжкі реакції гіперчутливості (включаючи бронхоспазм, задишку, ангіоневротичний набряк та анафілаксію) Слід припинити застосування хіміотерапевтичної схеми Зaлтpaп ® /FOLFIRI і проводити терапію, спрямовану на усунення реакції гіперчутливості. Відстрочення лікування препаратом Зaлтpaп® та корекція його дози Підвищення АТ Слід призупинити застосування препарату Залтрап до досягнення контролю над підвищенням артеріального тиску. При повторному розвитку вираженого підвищення артеріального тиску слід призупинити застосування препарату до досягнення контролю над підвищенням артеріального тиску і в наступних циклах знизити дозу Залтрапу до 2 мг/кг. Протеїнурія Слід зупинити застосування препарату Залтрап при протеїнурії ≥2 г на добу, відновлення лікування можливе після зменшення протеїнурії до <2 г на добу. При повторному розвитку протеїнурії ≥ 2 г на добу слід призупинити застосування препарату Залтрап до зменшення протеїнурії < 2 г на добу, та в наступних циклах зменшити його дозу до 2 мг/кг. Корекція доз хіміотерапії FOLFIRI при застосуванні препарату Залтрап ® Тяжкий стоматит та синдром долоново-підошовної еритродизестезії Слід зменшити болюсну та інфузійну дозу фторурацилу на 20%. Тяжка діарея Слід зменшити дозу іринотекану на 15-20%. Якщо важка діарея розвивається повторно, у наступному циклі додатково слід зменшити болюсну та інфузійну дозу фторурацилу на 20%. Якщо тяжка діарея зберігається при зниженні доз обох препаратів, слід припинити застосування FOLFIRI. При необхідності можна проводити лікування протидіарейними препаратами та поповнення втрат рідини та електролітів. Фебрильна нейтропенія та нейтропенічний сепсис У наступних циклах слід зменшити дозу іринотекану на 15-20%. При повторному розвитку в наступних циклах слід додатково зменшити болюсну та інфузійну дозу фторурацилу на 20%. Може бути розглянуто питання застосування Г-КСФ. Додаткові відомості про токсичність іринотекану, фторурацилу та кальцію фолінату див. у відповідних інструкціях із застосування. Застосування препарату у спеціальних груп пацієнтів Безпека та ефективність у пацієнтів дитячого віку не встановлені. У дослідженні безпеки та переносимості зі збільшенням дози 21 пацієнт віком від 2 до 21 року (середній вік 12.9 років) із солідними пухлинами отримував препарат Залтрап у дозах від 2 до 3 мг/кг внутрішньовенно кожні два тижні. Фармакокінетичні показники вільного афліберцепту були оцінені у 8 із цих пацієнтів (віком від 5 до 17 років). Максимальною переносною дозою в дослідженні була доза 2.5 мг/кг, яка була нижчою за безпечну та ефективну дозу для дорослих з метастатичним колоректальним раком. Пацієнтам похилого віку корекції дози Залтрапу не потрібно. Офіційних досліджень щодо застосування препарату Залтрап у пацієнтів з печінковою недостатністю не проводилося. Виходячи з клінічних даних, системна експозиція афліберцепту у пацієнтів з легким і середнім ступенем печінкової недостатності була подібною до пацієнтів з нормальною функцією печінки. Клінічні дані свідчать на користь того, що не потрібна корекція дози афліберцепту у пацієнтів з легким та середнім ступенем печінкової недостатності. Відсутні дані щодо застосування афліберцепту у пацієнтів з тяжким ступенем печінкової недостатності. Офіційних досліджень щодо застосування препарату Залтрап у пацієнтів з порушеннями функції нирок не проводилося. Виходячи з клінічних даних, системна експозиція афліберцепту у пацієнтів з нирковою недостатністю легкого та середнього ступеня тяжкості була подібною до пацієнтів з нормальною функцією нирок. Клінічні дані свідчать на користь того, що не потрібна корекція початкової дози афліберцепту у пацієнтів з нирковою недостатністю легкого та середнього ступеня тяжкості. Є дуже мало даних щодо застосування препарату у пацієнтів з нирковою недостатністю тяжкого ступеня, тому при застосуванні препарату у таких пацієнтів слід бути обережним. Правила приготування розчинів та проведення інфузії Препарат слід вводити під наглядом лікаря, який має досвід застосування протипухлинних препаратів. Не можна вводити нерозведений концентрат. Не вводити внутрішньовенно струминно (ні швидко, ні повільно). Залтрап® не призначений для введення у склоподібне тіло. Як і при застосуванні всіх парентеральних препаратів, перед введенням розведений розчин Залтрапу® повинен бути візуально оглянутий на наявність нерозчинених частинок або зміну кольору. Розведені розчини препарату Залтрап® слід вводити за допомогою наборів для внутрішньовенних інфузій, виготовлених з наступних матеріалів: полівінілхлорид (ПВХ), що містить діетілгексілфталат (ДЕГФ); полівінілхлорид, що не містить ДЕГФ, але містить триоктилтримелітат (ТОТМ); поліпропілен; поліетилен, вкритий зсередини ПВХ; поліуретану. Набори для внутрішньовенних інфузій повинні містити поліефірсульфонові фільтри з діаметром пор 0.2 мкм. Не можна використовувати фільтри з полівініліденфториду (ПВДФ) або нейлону. У зв'язку з відсутністю досліджень із сумісності препарат Залтрап® не можна змішувати з іншими лікарськими препаратами або розчинниками, за винятком 0.9% розчину натрію хлориду та 5% розчину декстрози. Приготування інфузійного розчину та поводження з препаратом Інфузійний розчин препарату Залтрап® повинен готуватися медичним працівником в асептичних умовах з дотриманням процедур безпечного поводження з препаратом. Приготування розчину для інфузій Не використовуйте флакон з препаратом, якщо в розчині концентрату присутні нерозчинені частинки або зміна його кольору. Слід використовувати інфузійні ємності, виготовлені з ПВХ, що містить ДЕГФ або поліолефіну (без ПВХ і ДЕГФ). Тільки для внутрішньовенного інфузійного введення внаслідок гіперосмолярності (1000 мОсм/кг) концентрату препарату Залтрап®. Препарат не призначений для ін'єкцій у склоподібне тіло. Концентрат препарату Залтрап необхідно розвести. Слід витягти необхідну кількість концентрату Залтрапу і розвести його до необхідного об'єму 0.9% розчином натрію хлориду для ін'єкцій або 5% розчином декстрози для ін'єкцій. Концентрація афліберцепту в інфузійному розчині після розведення концентрату препарату Залтрап® повинна знаходитись у діапазоні 0.6-8 мг/мл. З мікробіологічної точки зору розведений розчин препарату Залтрап® повинен бути використаний негайно, його фізична та хімічна стабільність зберігається до 24 годин при температурі від 2°С до 8°С і до 8 годин при температурі 25°С. Утилізація Флакони препарату Залтрап призначені для одноразового використання. Будь-яка кількість невикористаного препарату, що залишився у флаконі, має бути утилізована відповідно до відповідних російських вимог. Не проколювати повторно пробку флакона голкою після того, як у неї вже вводилася голка.ПередозуванняДані щодо безпеки прийому препарату Залтрап у дозах, що перевищують 7 мг/кг 1 раз на 2 тижні або 9 мг/кг 1 раз на 3 тижні, відсутні. Найбільш поширені HP, що спостерігалися при цих режимах дозування, були подібні до HP, що спостерігалися при застосуванні препарату в терапевтичних дозах. Лікування: відсутній специфічний антидот для Залтрапу. У разі передозування пацієнтам потрібне підтримуюче лікування, зокрема моніторинг та лікування артеріальної гіпертензії та протеїнурії. Пацієнт повинен знаходитись під ретельним медичним наглядом для виявлення та контролю за будь-якими HP.Запобіжні заходи та особливі вказівкиПеред початком лікування та перед початком кожного нового циклу лікування афліберцептом рекомендується проводити загальний аналіз крові з визначенням лейкоцитарної формули. При першому розвитку нейтропенії ≥3 ступеня тяжкості слід розглянути питання про терапевтичне застосування ГКСФ, крім цього, у пацієнтів, які мають підвищений ризик розвитку нейтропенічних ускладнень, рекомендується введення ГКСФ для профілактики нейтропенії. Пацієнти повинні перебувати під постійним наглядом щодо виявлення ознак і симптомів шлунково-кишкових та інших важких кровотеч. Не можна вводити афліберцепт пацієнтам із тяжкими кровотечами. У пацієнтів, які отримували лікування препаратом Залтрап®, повідомлялося про розвиток серцевої недостатності та зниження фракції викиду лівого шлуночка. Пацієнти повинні перебувати під постійним наглядом на предмет виявлення ознак та симптомів серцевої недостатності та зниження фракції викиду лівого шлуночка. У пацієнтів, у яких виникає серцева недостатність або зниження фракції викиду лівого шлуночка, застосування препарату Залтрап® має бути припинено. Пацієнти повинні перебувати під спостереженням щодо виявлення ознак і симптомів перфорації стінок ШКТ. У разі розвитку перфорації стінок ШКТ лікування афліберцептом слід припинити. При розвитку нориць лікування афліберцептом слід припинити. Під час лікування афліберцептом рекомендується контролювати артеріальний тиск кожні 2 тижні, включаючи контроль артеріального тиску перед введенням афліберцепту, або частіше за клінічними показаннями під час лікування афліберцептом. У разі підвищення АТ під час лікування афліберцептом необхідно застосовувати відповідну антигіпертензивну терапію та регулярно контролювати АТ. При надмірному підвищенні артеріального тиску лікування афліберцептом слід призупинити до зниження артеріального тиску до цільових значень, і в наступних циклах дозу афліберцепту слід знизити до 2 мг/кг. У разі розвитку гіпертонічного кризу або гіпертонічної енцефалопатії введення препарату афліберцепт слід припинити. Слід бути обережними при введенні препарату Залтрап® пацієнтам з клінічно вираженою серцево-судинною патологією, такою як ІХС та серцева недостатність. Дані клінічних досліджень щодо введення препарату Залтрап® пацієнтам із серцевою недостатністю III та IV ФК за класифікацією NYHA відсутні. У разі розвитку у пацієнта АТЕ лікування афліберцептом слід припинити. Перед кожним введенням афліберцепту слід визначати величину протеїнурії за допомогою індикаторної тест-смужки або шляхом визначення співвідношення білок/креатинін у сечі для виявлення розвитку або збільшення протеїнурії. Пацієнтам із співвідношенням білок/креатинін у сечі більше 1 слід провести визначення кількості білка у сечі. При розвитку нефротичного синдрому або тромботичної мікроангіопатії лікування афліберцептом слід припинити. У разі розвитку тяжкої реакції гіперчутливості (включаючи бронхоспазм, задишку, ангіоневротичний набряк та анафілаксію) слід припинити лікування та розпочати відповідну терапію, спрямовану на усунення цих реакцій. У разі розвитку помірно вираженої реакції гіперчутливості на афліберцепт (включаючи гіперемію шкірних покривів, висипання, кропив'янку, свербіж) слід тимчасово призупинити лікування до вирішення реакції. У разі клінічної необхідності для усунення цих реакцій можна застосовувати кортикостероїди та/або антигістамінні препарати. У наступних циклах можна розглянути питання про проведення премедикації кортикостероїдами та/або антигістамінними препаратами. При відновленні лікування пацієнтів, які мали раніше реакції гіперчутливості, слід бути обережним, т.к. у деяких пацієнтів спостерігався повторний розвиток реакцій гіперчутливості, незважаючи на їх профілактику, що включає застосування кортикостероїдів. Застосування афліберцепту слід призупинити протягом не менше 4 тижнів після великих хірургічних втручань та до повного загоєння операційної рани. При невеликих хірургічних втручаннях, таких як установка центрального венозного катетера, біопсія, екстракція зубів, лікування афліберцептом може бути розпочато/відновлено після повного загоєння операційної рани. У пацієнтів з порушенням загоєння рани, що вимагали медичного втручання, застосування афліберцепту слід перервати. СОЗЛ може проявлятися зміною психічного стану, епілептичними нападами, нудотою, блюванням, головними болями та зоровими розладами. Діагноз СОЗЛ підтверджується дослідженням мозку за допомогою МРТ. У пацієнтів із СОЗЛ застосування афліберцепту слід припинити. У пацієнтів похилого віку (> 65 років) є підвищений ризик розвитку діареї, запаморочення, астенії, зниження маси тіла та дегідратації. З метою мінімізації ризику такі пацієнти потребують ретельного медичного спостереження для раннього виявлення та лікування ознак та симптомів діареї та дегідратації. Пацієнти, які мають індекс загального стану ≥2 балів (за п'ятибальною [0-4 бали] оцінною шкалою ECOG [Східної об'єднаної групи онкологів]) або мають серйозні супутні захворювання, можуть мати більш високий ризик несприятливого клінічного результату і потребують ретельного медичного спостереження для раннього виявлення клінічного погіршення Залтрап® є гіперосмотичним розчином, склад якого несумісний із введенням у внутрішньоочний простір. Препарат Залтрап® не можна вводити у склоподібне тіло. Вплив на здатність до керування транспортними засобами та механізмами Не проводилося досліджень щодо впливу препарату Залтрап® на здатність до керування транспортними засобами або до інших потенційно небезпечних видів діяльності. Якщо у пацієнтів з'являються симптоми, що впливають на зір та здатність до концентрації, а також уповільнюють психомоторні реакції, слід рекомендувати пацієнтам утриматися від керування транспортними засобами та іншими потенційно небезпечними видами діяльності.Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему
25 069,00 грн
25 027,00 грн
Склад, форма випуску та упаковкаКонцентрат для приготування розчину для інфузій - 1 мл: Активні речовини: афліберцепт – 25 мг; Допоміжні речовини: натрію дигідрофосфату моногідрат - 0.5774 мг, натрію 100000000000000000000000000000000000000000000000000000000000000000000000000000000000000000000-00-10-10-10-10-10-10-10-20-10-10-10-10-10-10-10-10-10-10-10:00 Натрію хлор. pH 5.9-6.5, сахароза – 200 мг, полісорбат 20 – 1 мг, вода д/і – до 1 мл. 8 мл – флакони безбарвного скла, пачки картонні.Опис лікарської формиКонцентрат для приготування розчину для інфузії у вигляді прозорої безбарвної або світло-жовтої рідини.Фармакотерапевтична групаПротипухлинний препарат. Афліберцепт - це рекомбінантний гібридний білок, що складається з частин позаклітинних доменів рецептора VEGF 1 і рецептора VEGF 2, з'єднаних з доменом Fc (фрагменту здатного до кристалізації) імуноглобуліну G. Афліберцепт виробляється за допомогою технології рекомбінантної ДНК з використанням експресійної системи клітин яєчника китайського хом'ячка (СНТ) К-1. Афліберцепт є химерним глікопротеїном з молекулярною масою 97 кДа, глікозилювання білка додає 15% загальної молекулярної маси, в результаті чого загальна молекулярна маса афліберцепту становить 115 кДа. Ендотеліальний фактор росту судин A (VEGF-A), ендотеліальний фактор росту судин В (VEGF-B) і плацентарний фактор росту (P1GF) відносяться до VEGF-родини ангіогенних факторів, які можуть діяти як сильні мітогенні, хемотаксичні та впливають на судинну для ендотеліальних клітин. Дія VEGF-A здійснюється через дві рецепторні тирозинкінази - VEGFR-1 і VEGFR-2, що знаходяться на поверхні ендотеліальних клітин. P1GF та VEGF-B зв'язуються тільки з рецепторною тирозинкіназою VEGFR-1, яка, крім присутності на поверхні ендотеліальних клітин, знаходиться ще й на поверхні лейкоцитів. Надмірна активація цих рецепторів VEGF-A може призводити до патологічної неоваскуляризації та підвищення проникності судин.P1GF також має відношення до розвитку патологічної неоваскуляризації та інфільтрації пухлини клітин запалення. Афліберцепт діє як розчинний "рецептор-пастка", який зв'язується з VEGF-A з більшою афінністю, ніж нативні рецептори VEGF-A, крім цього він також зв'язується з родинними лігандами VEGF-B та P1GF. Афліберцепт зв'язується з людськими VEGF-A, VEGF-B та P1GF з утворенням стабільних інертних комплексів, що не мають біологічної активності. Діючи як "пастки" для лігандів, афліберцепт запобігає зв'язування ендогенних лігандів з відповідними рецепторами, і завдяки цьому блокує передачу сигналів через ці рецептори. Афліберцепт блокує активацію рецепторів VEGF та проліферацію ендотеліальних клітин, тим самим пригнічуючи утворення нових судин, що забезпечують пухлини киснем та поживними речовинами. Афліберцепт зв'язується з VEGF-A людини (рівноважна константа дисоціації (Кд) - 0.5 пмоль для VEGF-A165 та 0.36 пмоль для VEGF-A121), з P1GF людини (Кд 39 пмоль для P1GF-2), з VEGF-B 1.92 пмоль) з утворенням стабільного інертного комплексу, що не має біологічної активності, що піддається визначенню. Застосування афліберцепту у мишей з ксенотрансплантованими або алотрансплантованими пухлинами інгібувало зростання різних типів аденокарцином. У пацієнтів з метастатичним колоректальним раком, яким раніше проводилася оксаліплатин-що містить хіміотерапія (з попереднім введенням бевацизумабу або без попереднього введення бевацизумабу), хіміотерапевтична схема Залтрап®/FOLFIRI. схемою FOLFIRI.ФармакокінетикаВсмоктування У доклінічних дослідженнях, проведених на моделях пухлин, біологічно активні дози афліберцепту корелювали з дозами, необхідними для створення концентрацій вільного афліберцепту, що циркулює в системному кровотоку, перевищують концентрації циркулюючого в системному кровотоку афліберцепту, пов'язаного з VEGF. Концентрації циркулюючого в системному кровотоку пов'язаного з VEGF афліберцепту при підвищенні його дози збільшуються доти, доки більша частина VEGF не є пов'язаною. Подальше збільшення дози афліберцепту призводить до дозозалежного збільшення концентрації вільного афліберцепту, що циркулює в системному кровотоку, і тільки до невеликого подальшого зростання концентрації пов'язаного з VEGF афліберцепту. Залтрап® вводили пацієнтам у дозі 4 мг/кг маси тіла внутрішньовенно кожні 2 тижні, протягом яких має місце надлишок концентрації циркулюючого вільного афліберцепту по відношенню до концентрації афліберцепту, пов'язаного з VEGF. При рекомендованій дозі 4 мг/кг маси тіла 1 раз на 2 тижні концентрації вільного афліберцепту, близькі до величин Css, досягалися протягом другого циклу лікування практично без накопичення (коефіцієнт накопичення 1.2 у рівноважному стані порівняно з концентрацією вільного афліберцепту при першому введенні) . Розподіл Vd вільного афліберцепту у рівноважному стані становить 8 л. Метаболізм Т.к. афліберцепт є білком, досліджень його метаболізму не проводилося. Очікується, що афліберцепт розщеплюватиметься на невеликі пептиди та окремі амінокислоти. Виведення Циркулюючий у системному кровотоку вільний афліберцепт, головним чином, пов'язується з VEGF-родиною з утворенням стабільних неактивних комплексів. Очікується, що, як і інші великі білки, пов'язаний з VEGF і вільний афліберцепт, будуть поступово виводитися із системного кровотоку за рахунок інших біологічних механізмів, таких як протеолітичний катаболізм. При дозах, що перевищують 2 мг/кг, кліренс вільного афліберцепту становив 1 л/добу з кінцевим T1/2 - 6 днів. Високомолекулярні білки не виводяться нирками, тому очікується, що ниркове виведення афліберцепту буде мінімальним. Лінійність/нелінійність елімінації У зв'язку з цільовим зв'язуванням афліберцепту з його "мішенню" (ендогенним VEGF), вільний афліберцепт при дозах нижче 2 мг/кг показав швидке (нелінійне) зниження його концентрацій у системному кровотоку, мабуть, пов'язане з його високоафінним зв'язуванням з ендогенним VEG. У діапазоні доз від 2 до 9 мг/кг кліренс вільного афліберцепту стає лінійним, мабуть, за рахунок ненасичених біологічних механізмів виведення, таких як катаболізм білка. Фармакокінетика в особливих клінічних випадках При внутрішньовенному введенні препарату Залтрап у дозах 2 мг/кг, 2,5 мг/кг, 3 мг/кг кожні 2 тижні 8 пацієнтам дитячого віку з солідними пухлинами (віком від 5 до 17 років), середній T1/2 вільного афліберцепту, який визначається після введення першої дози, становив приблизно 4 дні (від 3 до 6 днів). Вік не впливає на фармакокінетику афліберцепту. Незважаючи на відмінності у кліренсі вільного афліберцепту та значеннях Vd у чоловіків та жінок, не спостерігалося пов'язаних із статевою приналежністю відмінностей у його системній експозиції при застосуванні у дозі 4 мг/кг маси тіла. Маса тіла впливала на кліренс вільного афліберцепту та його Vd, так, у пацієнтів з масою тіла > 100 кг спостерігалося збільшення системної експозиції афліберцепту на 29%. Расова та етнічна приналежність не впливала на фармакокінетику афліберцепту. Офіційних досліджень щодо застосування препарату Залтрап у пацієнтів з печінковою недостатністю не проводилося. У пацієнтів з легкою (концентрація загального білірубіну в крові ≤1.5×ВГН при будь-яких значеннях активності ACT) та середньою (концентрація загального білірубіну в крові більше 1.5-3×ВГН при будь-яких значеннях активності ACT) печінковою недостатністю не було виявлено зміни кліренсу афліберцепту. Відсутні дані щодо фармакокінетики афліберцепту у пацієнтів з тяжким ступенем печінкової недостатності (концентрація загального білірубіну в крові більше 3×ВГН при будь-яких значеннях активності ACT). Офіційних досліджень щодо застосування препарату Залтрап у пацієнтів з нирковою недостатністю не проводилося. Не виявлено відмінностей у системній експозиції (AUC) вільного афліберцепту у пацієнтів з нирковою недостатністю різних ступенів тяжкості при застосуванні препарату Залтрап у дозі 4 мг/кг маси тіла.Клінічна фармакологіяПротипухлинний препарат.Показання до застосуванняМетастатичний колоректальний рак (МКРР) (у дорослих пацієнтів), резистентний до оксаліплатин-хіміотерапії, що містить, або прогресуючий після її застосування (препарат Залтрап® у комбінації з режимом, що включає іринотекан, фторурацил, кальцію фолінат (FOLFIRI)).Протипоказання до застосуванняпідвищена чутливість до афліберцепту або будь-якої з допоміжних речовин препарату Залтрап®; тяжкі кровотечі; артеріальна гіпертензія, що не піддається медикаментозній корекції; хронічна серцева недостатність ІІІ-ІV класу (за класифікацією NYHA); печінкова недостатність тяжкого ступеня (відсутність даних щодо застосування); офтальмологічне застосування або введення в склоподібне тіло (у зв'язку з гіперосмотичних властивостей препарату Залтрап®); вагітність; період грудного вигодовування; дитячий та підлітковий вік до 18 років (у зв'язку з відсутністю достатнього досвіду застосування). З обережністю: ниркова недостатність тяжкого ступеня; артеріальна гіпертензія; клінічно значущі захворювання серцево-судинної системи (ІХС, хронічна серцева недостатність І-ІІ класу за класифікацією NYHA); літній вік; загальний стан ≥2 балів за шкалою для оцінки загального стану пацієнта ECOG (Східної групи онкологів).Вагітність та лактаціяДані щодо застосування афліберцепту у вагітних жінок відсутні. В експериментальних дослідженнях виявлено ембріотоксичну та тератогенну дію афліберцепту у тварин. Т.к. Ангіогенез має велике значення для розвитку ембріона, інгібування ангіогенезу при введенні препарату Залтрап може викликати ефекти, несприятливі для розвитку вагітності. Застосування Залтрапу при вагітності протипоказане. Жінкам дітородного віку слід рекомендувати уникати зачаття під час лікування препаратом Залтрап®. Вони повинні бути поінформовані про можливість несприятливого впливу препарату Залтрап на плід. Жінки дітородного віку та фертильні чоловіки повинні використовувати ефективні способи контрацепції під час лікування та, як мінімум, протягом 6 місяців після введення останньої дози препарату. Існує ймовірність порушення фертильності у чоловіків та жінок під час лікування афліберцептом (виходячи з даних, отриманих у дослідженнях, проведених на мавпах, у самців та самок яких афліберцепт викликав порушення фертильності, повністю оборотні через 8-18 тижнів). Клінічних досліджень для оцінки впливу препарату Залтрап на вироблення грудного молока, виділення афліберцепту з грудним молоком та впливу препарату на немовлят не проводилося. Невідомо, чи виділяється афліберцепт із грудним молоком у жінок. Однак через те, що не можна поки що виключити можливість проникнення афліберцепту в грудне молоко, а також через можливість розвитку серйозних небажаних реакцій, які афліберцепт може викликати у немовлят, необхідно або відмовитися від грудного вигодовування, або не застосовувати препарат Залтрап® ( залежно від важливості застосування препарату для матері).Побічна діяНайчастіше спостерігалися такі небажані реакції (HP) всіх ступенів тяжкості (з частотою ≥20%), принаймні, на 2% частіше при застосуванні хіміотерапевтичної схеми Зaлтpaп®/FOLFIRI, ніж при застосуванні хіміотерапевтичної схеми FOLFIRI (у порядку зниження частоти виникнення) : лейкопенія, діарея, нейтропенія, протеїнурія, підвищення активності ACT, стоматит, стомлюваність, тромбоцитопенія, підвищення активності АЛТ, підвищення АТ, зниження маси тіла, зменшення апетиту, носові кровотечі, абдомінальні болі, дисфонія, підвищення концентрації креатиніну . Найчастіше спостерігалися наступні HP 3-4 ступеня тяжкості (з частотою ≥5%), принаймні, на 2% частіше при застосуванні хіміотерапевтичної схеми Зaлтpaп®/FOLFIRI, ніж при застосуванні хіміотерапевтичної схеми FOLFIRI (у порядку зниження частоти виникнення): нейтропенія , діарея, підвищення артеріального тиску, лейкопенія, стоматит, стомлюваність, протеїнурія та астенія. Загалом припинення терапії у зв'язку з виникненням небажаних явищ (всіх ступенів тяжкості) спостерігалося у 26.8% пацієнтів, які отримували хіміотерапевтичну схему Зaлтpaп®/FOLFIRI порівняно з 12.1% пацієнтів, які отримували хіміотерапевтичну схему FOLFIRI. Найбільш частими НР, які спричинили відмову від терапії у ≥1% пацієнтів, які отримували хіміотерапевтичну схему Зaлтpaп®/FOLFIRI, були астенія/стомлюваність, інфекції, діарея, дегідратація, підвищення артеріального тиску, стоматит, венозні тромбоемболічні ускладнення. Корекція дози препарату Залтрап® (зменшення дози та/або пропуску введення) проводилася у 16.7%. Відстрочення наступних циклів терапії, що перевищують 7 днів, спостерігалися у 59.7% пацієнтів, які отримували хіміотерапевтичну схему Зaлтpaп®/FOLFIRI порівняно з 42.6% пацієнтів, які отримували хіміотерапевтичну схему FOLFIRI. Смерть від інших причин, крім смерті від прогресування захворювання, що спостерігалася протягом 30 днів після останнього циклу хіміотерапевтичної схеми, що вивчається, була зафіксована у 2.6% пацієнтів, які отримували хіміотерапевтичну схему Залтрап®/FOLFIRI, і у 1.0% пацієнтів, які отримували хіміотерапевтичну схему. Причиною смерті пацієнтів, які отримували хіміотерапевтичну схему Зaлтpaп®/FOLFIRI, були інфекція (в т.ч. нейтропенічний сепсис) у 4 пацієнтів; дегідратація у 2 пацієнтів; гіповолемія у 1 пацієнта; метаболічна енцефалопатія у 1 пацієнта; захворювання дихальних шляхів (гостра дихальна недостатність, аспіраційна пневмонія та тромбоемболія легеневої артерії) у 3 пацієнтів; ураження з боку шлунково-кишкового тракту (кровотеча з виразки дванадцятипалої кишки, запалення шлунково-кишкового тракту, повна непрохідність кишечника) у 3 пацієнтів;смерть від невідомих причин у 2 пацієнтів. Нижче представлені HP та відхилення від норми лабораторних показників, що спостерігалися у пацієнтів, які отримували хіміотерапевтичну схему Залтрап®/FOLFIRI (відповідно до MedDRA). Дані HP визначалися як будь-які небажані клінічні реакції або відхилення від норми лабораторних показників, частота яких була на ≥2% більша (для HP всіх ступенів тяжкості) у групі лікування афліберцептом порівняно з групою плацебо у дослідженні, проведеному у пацієнтів з МКРР. Інтенсивність HP класифікувалась відповідно до NCI CTC (Оцінна шкала загальних критеріїв токсичності Національного інституту раку США) версія 3.0. Визначення частоти HP (відповідно до класифікації ВООЗ): дуже часто (≥10%), часто (≥1% - менше 10%); нечасто (≥0.1% - менше 1%), рідко (≥0.01% - менше 0.1%), дуже рідко (менше 0.001%), частота невідома - за наявними даними визначити частоту народження неможливо. Інфекційні та паразитарні захворювання: дуже часто – інфекції (всіх ступенів тяжкості), включаючи інфекції сечовивідних шляхів, назофарингіт інфекції верхніх дихальних шляхів, пневмонія, інфекції у місці введення катетера; зубні інфекції; часто - нейтропенічні інфекції/сепсис (всіх ступенів тяжкості та ≥3 ступеня тяжкості). З боку крові та лімфатичної системи: дуже часто – лейкопенія (всіх ступенів тяжкості та ≥3 ступеня тяжкості), нейтропенія (всіх степенів тяжкості та ≥3 ступеня тяжкості), тромбоцитопенія (всіх ступенів тяжкості); часто - фебрильна нейтропенія всіх ступенів тяжкості та ≥3 ступеня тяжкості; тромбоцитопенія ≥3 ступеня тяжкості. З боку імунної системи: часто – реакції гіперчутливості (всіх ступенів тяжкості); нечасто – реакції гіперчутливості ≥3 ступеня тяжкості. З боку обміну речовин та харчування: дуже часто – зниження апетиту (всіх ступенів тяжкості); часто - дегідратація (всіх ступенів тяжкості та ≥3 ступеня тяжкості); зниження апетиту ≥3 ступеня тяжкості. З боку нервової системи: дуже часто – головний біль (всіх ступенів тяжкості); часто – головний біль ≥3 ступеня тяжкості; нечасто – СОЗЛ. З боку серцево-судинної системи: дуже часто - підвищення артеріального тиску (всіх ступенів тяжкості) (у 54% пацієнтів, у яких спостерігалося підвищення артеріального тиску ≥3 ступеня тяжкості, підвищення артеріального тиску розвивалося протягом двох перших циклів лікування); кровотечі/крововиливи (всіх ступенів тяжкості), причому найчастішим видом кровотеч були малі носові кровотечі (1-2 ступеня тяжкості); часто - артеріальні тромбоемболічні ускладнення (АТЕО) (такі як гострі порушення мозкового кровообігу, включаючи транзиторні цереброваскулярні ішемічні атаки, стенокардія, внутрішньосерцевий тромб, інфаркт міокарда, артеріальна тромбоемболія та ішемічний коліт). глибоких вен і тромбоемболія легеневої артерії) всіх ступенів тяжкості, кровотечі ≥3 ступеня тяжкості,іноді з летальним кінцем, включаючи шлунково-кишкові кровотечі, гематурію, кровотечі після медичних процедур; частота невідома - у пацієнтів, які отримували Залтрап®, повідомлялося про розвиток тяжких внутрішньочерепних крововиливів та легеневих кровотеч/кровохаркання, в т.ч. і з летальним кінцем. З боку дихальної системи: дуже часто – задишка (всіх ступенів тяжкості), носова кровотеча (всіх ступенів тяжкості), дисфонія (всіх ступенів тяжкості); часто - біль у ділянці ротоглотки (всіх ступенів тяжкості), ринорея (спостерігалася ринорея лише 1-2 ступеня тяжкості); нечасто – задишка ≥3 ступеня тяжкості, носова кровотеча ≥3 ступеня тяжкості, дисфонія ≥3 ступеня тяжкості, біль у ділянці ротоглотки ≥3 ступеня тяжкості. З боку травної системи: дуже часто - діарея (всіх ступенів тяжкості та ≥3 ступеня тяжкості), стоматит (всіх степенів тяжкості та ≥3 ступеня тяжкості), абдомінальні болі (всіх ступенів тяжкості), болі у верхньому відділі живота (всіх ступенів) ; часто - абдомінальні болі ≥3 ступеня тяжкості, болі у верхньому відділі живота ≥3 ступеня тяжкості; геморой (всіх ступенів тяжкості); кровотеча із прямої кишки (всіх ступенів тяжкості); болі у прямій кишці (всіх ступенів тяжкості); зубний біль (всіх ступенів тяжкості); афтозний стоматит (всіх ступенів тяжкості); утворення свищів (анального, тонкокишково-сечопузирного, зовнішнього тонкокишкового [тонкокишково-шкірного], товстокишково-піхвового, міжкишкового) (всіх ступенів тяжкості); нечасто – утворення шлунково-кишкових свищів ≥3 ступеня тяжкості,перфорації стінок шлунково-кишкового тракту всіх ступенів тяжкості та ≥3 ступеня тяжкості, включаючи фатальні перфорації стінок шлунково-кишкового тракту, кровотеча з прямої кишки ≥3 ступеня тяжкості, афтозний стоматит ≥3 ступеня тяжкості, болі у прямій кишці ≥3 ступеня тяжкості. З боку шкіри та підшкірних тканин: дуже часто – синдром долонно-підошовної еритродизестезії (всіх ступенів тяжкості); часто - гіперпігментація шкіри (всіх ступенів тяжкості), синдром долонно-підошовної еритродизестезії ≥3 ступеня тяжкості. З боку сечовидільної системи: дуже часто – протеїнурія (за об'єднаними клінічними та лабораторними даними) (всіх ступенів тяжкості), збільшення концентрації креатиніну в сироватці крові (всіх ступенів тяжкості); часто - протеїнурія ≥3 ступеня тяжкості; нечасто – нефротичний синдром. Одному пацієнту з протеїнурією та підвищенням АТ із 611 пацієнтів, які отримували лікування за хіміотерапевтичною схемою Залтрап®/FOLFIRI, було встановлено діагноз тромботичної мікроангіопатії. Загальні реакції: дуже часто – астенічні стани (всіх ступенів тяжкості); почуття втоми (всіх ступенів тяжкості та більше 3 ступеня тяжкості); часто – астенічні стани (≥3 ступеня тяжкості); нечасто – порушення загоєння ран (розбіжність країв рани, неспроможність анастомозів) (всіх ступенів тяжкості та ≥3 ступеня тяжкості). Лабораторні та інструментальні дані: дуже часто – підвищення активності ACT, АЛТ (всіх ступенів тяжкості), зниження маси тіла (всіх ступенів тяжкості); часто - підвищення активності ACT, АЛТ ≥3 ступеня тяжкості, зниження маси тіла ≥3 ступеня тяжкості. Частота HP у спеціальних груп пацієнтів У пацієнтів похилого віку (≥65 років) частота виникнення діареї, запаморочення, астенії, зменшення маси тіла та дегідратації була більш ніж на 5% вищою, ніж у пацієнтів молодшого віку. Пацієнти похилого віку повинні перебувати під ретельним наглядом щодо розвитку діареї та/або можливої дегідратації. У пацієнтів з порушеннями функції нирок легкого ступеня на момент початку застосування препарату Залтрап® частота виникнення HP була порівнянна з такою у пацієнтів без порушення функції нирок на момент початку застосування препарату Залтрап®. У пацієнтів із середнім і тяжким ступенем порушень функції нирок виникнення HP не з боку нирок загалом можна порівняти з таким у пацієнтів без ниркової недостатності, крім збільшення частоти розвитку дегідратації (всіх ступенів тяжкості) більш 10%. Імуногенність Як у всіх інших білкових лікарських препаратів, у афліберцепту існує потенційний ризик імуногенності. Загалом, за результатами всіх онкологічних клінічних досліджень, у жодного з пацієнтів не було виявлено високого титру антитіл до афліберцепту. Постмаркетингове застосування препарату З боку серця: частота невідома – серцева недостатність, зниження фракції викиду лівого шлуночка. З боку кістково-м'язової системи та сполучної тканини: частота невідома – остеонекроз щелепи. У пацієнтів, які приймають афліберцепт, повідомлялося про випадки розвитку остеонекрозу щелепи, особливо у тих пацієнтів, які мали певні фактори ризику розвитку остеонекрозу щелепи, такі як застосування бісфосфонатів та/або інвазивні стоматологічні процедури.Взаємодія з лікарськими засобамиОфіційних досліджень з лікарської взаємодії з препаратом Залтрап не проводилося. У порівняльних дослідженнях концентрації вільного та пов'язаного афліберцепту в комбінації з іншими препаратами були подібні до концентрацій афліберцепту при монотерапії, це вказує на те, що дані комбінації (оксаліплатин, цисплатин, фторурацил, іринотекан, доцетаксел, пеметрексед, гемцитабін афліберцепт. У свою чергу, афліберцепт не впливав на фармакокінетику іринотекану, фторурацилу, оксаліплатину, цисплатину, доцетакселу, пеметрекседу, гемцитабіну та ерлотинібу.Спосіб застосування та дозиЗалтрап® вводять внутрішньовенно у вигляді інфузії протягом 1 години з подальшим застосуванням хіміотерапевтичного режиму FOLFIRI. Рекомендована доза препарату Залтрап у поєднанні з хіміотерапевтичним режимом FOLFIRI становить 4 мг/кг маси тіла. Хіміотерапевтична схема FOLFIRI: у перший день циклу - одночасна внутрішньовенна інфузія через Y-подібний катетер іринотекану в дозі 180 мг/м2 протягом 90 хв та кальцію фолінату (ліво- та правообертальні рацемати) у дозі 400 мг/м2 протягом 2 год. , з наступним внутрішньовенним (болюсним) введенням фторурацилу в дозі 400 мг/м2, з подальшою безперервною внутрішньовенною інфузією фторурацилу в дозі 2400 мг/м2 протягом 46 год. Цикли хіміотерапії повторюються кожні 2 тижні. Лікування з препаратом Залтрап слід продовжувати до прогресування захворювання або розвитку неприйнятної токсичності. Рекомендації щодо корекції режиму дозування/відстрочення лікування Лікування препаратом Залтрап слід припинити: при розвитку тяжких кровотеч; у разі розвитку перфорації стінок ШКТ; при утворенні свища; при розвитку гіпертонічного кризу або гіпертонічної енцефалопатії; у разі розвитку артеріальних тромбоемболічних ускладнень; при розвитку нефротичного синдрому або тромботичної мікроангіопатії; при розвитку тяжких реакцій гіперчутливості (включаючи бронхоспазм, задишку, ангіоневротичний набряк, анафілаксію); при порушенні загоєння ран, що потребує медичного втручання; при розвитку синдрому оборотної задньої енцефалопатії (СОЗЕ), також відомого під назвою оборотної задньої лейкоенцефалопатії (СОЗЛ). Принаймні за 4 тижні до планової операції слід тимчасово припинити лікування препаратом Залтрап. Відстрочка хіміотерапії Зaлтpaп ® /FOLFIRI Нейтропенія або тромбоцитопенія Застосування хіміотерапевтичної схеми Зaлтpaп ® /FOLFIRI слід відкласти доти, доки кількість нейтрофілів у периферичній крові не збільшиться до ≥1.5×10 9 /л та/або кількість тромбоцитів у периферичній крові не збільшиться до ≥75×10 9 /л. Легкі або помірно виражені реакції гіперчутливості (включаючи гіперемію шкірних покривів, висипання, кропив'янку та свербіж) Слід тимчасово припинити лікування до припинення реакції. У разі необхідності для усунення реакції гіперчутливості можливе застосування кортикостероїдів та/або антигістамінних препаратів. У наступних циклах можна розглянути питання про проведення премедикації кортикостероїдами та/або антигістамінними препаратами. Тяжкі реакції гіперчутливості (включаючи бронхоспазм, задишку, ангіоневротичний набряк та анафілаксію) Слід припинити застосування хіміотерапевтичної схеми Зaлтpaп ® /FOLFIRI і проводити терапію, спрямовану на усунення реакції гіперчутливості. Відстрочення лікування препаратом Зaлтpaп® та корекція його дози Підвищення АТ Слід призупинити застосування препарату Залтрап до досягнення контролю над підвищенням артеріального тиску. При повторному розвитку вираженого підвищення артеріального тиску слід призупинити застосування препарату до досягнення контролю над підвищенням артеріального тиску і в наступних циклах знизити дозу Залтрапу до 2 мг/кг. Протеїнурія Слід зупинити застосування препарату Залтрап при протеїнурії ≥2 г на добу, відновлення лікування можливе після зменшення протеїнурії до <2 г на добу. При повторному розвитку протеїнурії ≥ 2 г на добу слід призупинити застосування препарату Залтрап до зменшення протеїнурії < 2 г на добу, та в наступних циклах зменшити його дозу до 2 мг/кг. Корекція доз хіміотерапії FOLFIRI при застосуванні препарату Залтрап ® Тяжкий стоматит та синдром долоново-підошовної еритродизестезії Слід зменшити болюсну та інфузійну дозу фторурацилу на 20%. Тяжка діарея Слід зменшити дозу іринотекану на 15-20%. Якщо важка діарея розвивається повторно, у наступному циклі додатково слід зменшити болюсну та інфузійну дозу фторурацилу на 20%. Якщо тяжка діарея зберігається при зниженні доз обох препаратів, слід припинити застосування FOLFIRI. При необхідності можна проводити лікування протидіарейними препаратами та поповнення втрат рідини та електролітів. Фебрильна нейтропенія та нейтропенічний сепсис У наступних циклах слід зменшити дозу іринотекану на 15-20%. При повторному розвитку в наступних циклах слід додатково зменшити болюсну та інфузійну дозу фторурацилу на 20%. Може бути розглянуто питання застосування Г-КСФ. Додаткові відомості про токсичність іринотекану, фторурацилу та кальцію фолінату див. у відповідних інструкціях із застосування. Застосування препарату у спеціальних груп пацієнтів Безпека та ефективність у пацієнтів дитячого віку не встановлені. У дослідженні безпеки та переносимості зі збільшенням дози 21 пацієнт віком від 2 до 21 року (середній вік 12.9 років) із солідними пухлинами отримував препарат Залтрап у дозах від 2 до 3 мг/кг внутрішньовенно кожні два тижні. Фармакокінетичні показники вільного афліберцепту були оцінені у 8 із цих пацієнтів (віком від 5 до 17 років). Максимальною переносною дозою в дослідженні була доза 2.5 мг/кг, яка була нижчою за безпечну та ефективну дозу для дорослих з метастатичним колоректальним раком. Пацієнтам похилого віку корекції дози Залтрапу не потрібно. Офіційних досліджень щодо застосування препарату Залтрап у пацієнтів з печінковою недостатністю не проводилося. Виходячи з клінічних даних, системна експозиція афліберцепту у пацієнтів з легким і середнім ступенем печінкової недостатності була подібною до пацієнтів з нормальною функцією печінки. Клінічні дані свідчать на користь того, що не потрібна корекція дози афліберцепту у пацієнтів з легким та середнім ступенем печінкової недостатності. Відсутні дані щодо застосування афліберцепту у пацієнтів з тяжким ступенем печінкової недостатності. Офіційних досліджень щодо застосування препарату Залтрап у пацієнтів з порушеннями функції нирок не проводилося. Виходячи з клінічних даних, системна експозиція афліберцепту у пацієнтів з нирковою недостатністю легкого та середнього ступеня тяжкості була подібною до пацієнтів з нормальною функцією нирок. Клінічні дані свідчать на користь того, що не потрібна корекція початкової дози афліберцепту у пацієнтів з нирковою недостатністю легкого та середнього ступеня тяжкості. Є дуже мало даних щодо застосування препарату у пацієнтів з нирковою недостатністю тяжкого ступеня, тому при застосуванні препарату у таких пацієнтів слід бути обережним. Правила приготування розчинів та проведення інфузії Препарат слід вводити під наглядом лікаря, який має досвід застосування протипухлинних препаратів. Не можна вводити нерозведений концентрат. Не вводити внутрішньовенно струминно (ні швидко, ні повільно). Залтрап® не призначений для введення у склоподібне тіло. Як і при застосуванні всіх парентеральних препаратів, перед введенням розведений розчин Залтрапу® повинен бути візуально оглянутий на наявність нерозчинених частинок або зміну кольору. Розведені розчини препарату Залтрап® слід вводити за допомогою наборів для внутрішньовенних інфузій, виготовлених з наступних матеріалів: полівінілхлорид (ПВХ), що містить діетілгексілфталат (ДЕГФ); полівінілхлорид, що не містить ДЕГФ, але містить триоктилтримелітат (ТОТМ); поліпропілен; поліетилен, вкритий зсередини ПВХ; поліуретану. Набори для внутрішньовенних інфузій повинні містити поліефірсульфонові фільтри з діаметром пор 0.2 мкм. Не можна використовувати фільтри з полівініліденфториду (ПВДФ) або нейлону. У зв'язку з відсутністю досліджень із сумісності препарат Залтрап® не можна змішувати з іншими лікарськими препаратами або розчинниками, за винятком 0.9% розчину натрію хлориду та 5% розчину декстрози. Приготування інфузійного розчину та поводження з препаратом Інфузійний розчин препарату Залтрап® повинен готуватися медичним працівником в асептичних умовах з дотриманням процедур безпечного поводження з препаратом. Приготування розчину для інфузій Не використовуйте флакон з препаратом, якщо в розчині концентрату присутні нерозчинені частинки або зміна його кольору. Слід використовувати інфузійні ємності, виготовлені з ПВХ, що містить ДЕГФ або поліолефіну (без ПВХ і ДЕГФ). Тільки для внутрішньовенного інфузійного введення внаслідок гіперосмолярності (1000 мОсм/кг) концентрату препарату Залтрап®. Препарат не призначений для ін'єкцій у склоподібне тіло. Концентрат препарату Залтрап необхідно розвести. Слід витягти необхідну кількість концентрату Залтрапу і розвести його до необхідного об'єму 0.9% розчином натрію хлориду для ін'єкцій або 5% розчином декстрози для ін'єкцій. Концентрація афліберцепту в інфузійному розчині після розведення концентрату препарату Залтрап® повинна знаходитись у діапазоні 0.6-8 мг/мл. З мікробіологічної точки зору розведений розчин препарату Залтрап® повинен бути використаний негайно, його фізична та хімічна стабільність зберігається до 24 годин при температурі від 2°С до 8°С і до 8 годин при температурі 25°С. Утилізація Флакони препарату Залтрап призначені для одноразового використання. Будь-яка кількість невикористаного препарату, що залишився у флаконі, має бути утилізована відповідно до відповідних російських вимог. Не проколювати повторно пробку флакона голкою після того, як у неї вже вводилася голка.ПередозуванняДані щодо безпеки прийому препарату Залтрап у дозах, що перевищують 7 мг/кг 1 раз на 2 тижні або 9 мг/кг 1 раз на 3 тижні, відсутні. Найбільш поширені HP, що спостерігалися при цих режимах дозування, були подібні до HP, що спостерігалися при застосуванні препарату в терапевтичних дозах. Лікування: відсутній специфічний антидот для Залтрапу. У разі передозування пацієнтам потрібне підтримуюче лікування, зокрема моніторинг та лікування артеріальної гіпертензії та протеїнурії. Пацієнт повинен знаходитись під ретельним медичним наглядом для виявлення та контролю за будь-якими HP.Запобіжні заходи та особливі вказівкиПеред початком лікування та перед початком кожного нового циклу лікування афліберцептом рекомендується проводити загальний аналіз крові з визначенням лейкоцитарної формули. При першому розвитку нейтропенії ≥3 ступеня тяжкості слід розглянути питання про терапевтичне застосування ГКСФ, крім цього, у пацієнтів, які мають підвищений ризик розвитку нейтропенічних ускладнень, рекомендується введення ГКСФ для профілактики нейтропенії. Пацієнти повинні перебувати під постійним наглядом щодо виявлення ознак і симптомів шлунково-кишкових та інших важких кровотеч. Не можна вводити афліберцепт пацієнтам із тяжкими кровотечами. У пацієнтів, які отримували лікування препаратом Залтрап®, повідомлялося про розвиток серцевої недостатності та зниження фракції викиду лівого шлуночка. Пацієнти повинні перебувати під постійним наглядом на предмет виявлення ознак та симптомів серцевої недостатності та зниження фракції викиду лівого шлуночка. У пацієнтів, у яких виникає серцева недостатність або зниження фракції викиду лівого шлуночка, застосування препарату Залтрап® має бути припинено. Пацієнти повинні перебувати під спостереженням щодо виявлення ознак і симптомів перфорації стінок ШКТ. У разі розвитку перфорації стінок ШКТ лікування афліберцептом слід припинити. При розвитку нориць лікування афліберцептом слід припинити. Під час лікування афліберцептом рекомендується контролювати артеріальний тиск кожні 2 тижні, включаючи контроль артеріального тиску перед введенням афліберцепту, або частіше за клінічними показаннями під час лікування афліберцептом. У разі підвищення АТ під час лікування афліберцептом необхідно застосовувати відповідну антигіпертензивну терапію та регулярно контролювати АТ. При надмірному підвищенні артеріального тиску лікування афліберцептом слід призупинити до зниження артеріального тиску до цільових значень, і в наступних циклах дозу афліберцепту слід знизити до 2 мг/кг. У разі розвитку гіпертонічного кризу або гіпертонічної енцефалопатії введення препарату афліберцепт слід припинити. Слід бути обережними при введенні препарату Залтрап® пацієнтам з клінічно вираженою серцево-судинною патологією, такою як ІХС та серцева недостатність. Дані клінічних досліджень щодо введення препарату Залтрап® пацієнтам із серцевою недостатністю III та IV ФК за класифікацією NYHA відсутні. У разі розвитку у пацієнта АТЕ лікування афліберцептом слід припинити. Перед кожним введенням афліберцепту слід визначати величину протеїнурії за допомогою індикаторної тест-смужки або шляхом визначення співвідношення білок/креатинін у сечі для виявлення розвитку або збільшення протеїнурії. Пацієнтам із співвідношенням білок/креатинін у сечі більше 1 слід провести визначення кількості білка у сечі. При розвитку нефротичного синдрому або тромботичної мікроангіопатії лікування афліберцептом слід припинити. У разі розвитку тяжкої реакції гіперчутливості (включаючи бронхоспазм, задишку, ангіоневротичний набряк та анафілаксію) слід припинити лікування та розпочати відповідну терапію, спрямовану на усунення цих реакцій. У разі розвитку помірно вираженої реакції гіперчутливості на афліберцепт (включаючи гіперемію шкірних покривів, висипання, кропив'янку, свербіж) слід тимчасово призупинити лікування до вирішення реакції. У разі клінічної необхідності для усунення цих реакцій можна застосовувати кортикостероїди та/або антигістамінні препарати. У наступних циклах можна розглянути питання про проведення премедикації кортикостероїдами та/або антигістамінними препаратами. При відновленні лікування пацієнтів, які мали раніше реакції гіперчутливості, слід бути обережним, т.к. у деяких пацієнтів спостерігався повторний розвиток реакцій гіперчутливості, незважаючи на їх профілактику, що включає застосування кортикостероїдів. Застосування афліберцепту слід призупинити протягом не менше 4 тижнів після великих хірургічних втручань та до повного загоєння операційної рани. При невеликих хірургічних втручаннях, таких як установка центрального венозного катетера, біопсія, екстракція зубів, лікування афліберцептом може бути розпочато/відновлено після повного загоєння операційної рани. У пацієнтів з порушенням загоєння рани, що вимагали медичного втручання, застосування афліберцепту слід перервати. СОЗЛ може проявлятися зміною психічного стану, епілептичними нападами, нудотою, блюванням, головними болями та зоровими розладами. Діагноз СОЗЛ підтверджується дослідженням мозку за допомогою МРТ. У пацієнтів із СОЗЛ застосування афліберцепту слід припинити. У пацієнтів похилого віку (> 65 років) є підвищений ризик розвитку діареї, запаморочення, астенії, зниження маси тіла та дегідратації. З метою мінімізації ризику такі пацієнти потребують ретельного медичного спостереження для раннього виявлення та лікування ознак та симптомів діареї та дегідратації. Пацієнти, які мають індекс загального стану ≥2 балів (за п'ятибальною [0-4 бали] оцінною шкалою ECOG [Східної об'єднаної групи онкологів]) або мають серйозні супутні захворювання, можуть мати більш високий ризик несприятливого клінічного результату і потребують ретельного медичного спостереження для раннього виявлення клінічного погіршення Залтрап® є гіперосмотичним розчином, склад якого несумісний із введенням у внутрішньоочний простір. Препарат Залтрап® не можна вводити у склоподібне тіло. Вплив на здатність до керування транспортними засобами та механізмами Не проводилося досліджень щодо впливу препарату Залтрап® на здатність до керування транспортними засобами або до інших потенційно небезпечних видів діяльності. Якщо у пацієнтів з'являються симптоми, що впливають на зір та здатність до концентрації, а також уповільнюють психомоторні реакції, слід рекомендувати пацієнтам утриматися від керування транспортними засобами та іншими потенційно небезпечними видами діяльності.Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему
22 245,00 грн
22 216,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. речовина, що діє: вемурафеніб(1) 240,000 мг; допоміжні речовини: кремнію діоксид колоїдний безводний 10,400 мг, кроскармелоза натрію 29,400 мг, гіпролоза (гідроксипропілцелюлоза) 4,250 мг, магнію стеарат 5,950 мг; плівкова оболонка(2): полівініловий спирт 8,000 мг, титану діоксид (Е171) 4,982 мг, макрогол 3350 4,040 мг, тальк 2,960 мг, барвник заліза оксид червоний (Е 172) 0,018 мг. (1) Вемурафеніб міститься у вигляді ко-преципітату вемурафенібу та гіпромелози ацетату сукцинату 800 мг. (2) Допускається використання готової суміші Opadry II Pink 85F14411. Якісний та кількісний склад готової суміші Opadry II Pink 85F14411 аналогічний складу плівкової оболонки, зазначеному в розділі. Пігулки, покриті плівковою оболонкою, 240 мг. По 8 таблеток у блістер, виготовлений з триплексу (орієнтований поліaмід/алюміній/плівки полівінілхлоридної (ОПА/АЛ/ПВХ)) та фольги алюмінієвої високотемпературної. 7 блістерів разом з інструкцією із застосування поміщають у картонну пачку.Опис лікарської формиОвальні двоопуклі таблетки, покриті плівковою оболонкою від рожево-білого до оранжево-білого кольору; на одній стороні таблетки гравіювання "VEM".Фармакотерапевтична групаПротипухлинний засіб.ФармакокінетикаВемурафеніб - речовина з низькою розчинністю та низькою проникністю (клас 4 за системою біофармацевтичної класифікації). Фармакокінетичні параметри вемурафенібу оцінювали методом некомпартментного аналізу, а також за допомогою фармакокінетичного аналізу популяції. Фармакокінетика вемурафенібу має дозозалежний характер у діапазоні доз від 240 до 960 мг при прийомі 2 рази на добу. Лінійність фармакокінетики також підтверджена даними популяційного фармакокінетичного аналізу. Всмоктування Абсолютна біодоступність вемурафенібу для таблеток 240 мг невідома. При прийомі вемурафенібу в одноразовій дозі 960 мг (4 таблетки 240 мг) медіана часу до досягнення максимальної концентрації в плазмі (Тmах) становить приблизно 4 години. При багаторазовому прийомі вемурафенібу у дозі 960 мг двічі на день спостерігається накопичення препарату, що характеризується високою міжіндивідуальною варіабельністю. Середні показники площі під кривою "концентрація-час" AUC0-8год та максимальна концентрація в плазмі крові (Сmах) (± стандартне відхилення) в 1 добу становило 22,1±12,7 мкг*ч/мл та 4,1±2 3 мкг/мл відповідно. У ході некомпартментного аналізу прийому вемурафенібу в дозі 960 мг двічі на день AUC на 15 добу збільшилася в 15-17 разів порівняно з AUC в 1 добу,Стах на 15 добу збільшилася в 13-14 разів у порівнянні з Сmax в 1 добу. У рівноважному стані AUC0-8год та Сmax склали 380,2±143,6 мкг*ч/мл та 56,7±21,8 мкг/мл відповідно. Їжа, багата на жири, підвищує експозицію вемурафенібу при одноразовому застосуванні в дозі 960 мг. Середні геометричні показники Сmax та AUC збільшувалися при прийомі вемурафенібу з їжею порівняно з прийомом натще у 2,5 та з 4,6 до 5,1 разу відповідно. Медіана Тmах збільшувалася з 4 годин до 7,5 годин при одноразовому прийомі вемурафенібу з їжею. Даних щодо впливу їжі на експозицію вемурафенібу в рівноважному стані немає. Тривалий прийом вемурафенібу натщесерце може призвести до значного зниження експозиції вемурафенібу в рівноважному стані порівняно з прийомом вемурафенібу з їжею або незадовго до їди. Очікується, що при нерегулярному прийомі вемурафенібу натще експозиція вемурафенібу в рівноважному стані зміниться незначно через високий рівень накопичення вемурафенібу в рівноважному стані.Безпека та ефективність вемурафенібу в опорних дослідженнях були вивчені у пацієнтів, які приймали вемурафеніб як з їжею, так і окремо від їди. Можлива зміна експозиції вемурафенібу залежно від складу, об'єму та кислотності (pH) рідини шлунково-кишкового тракту, моторики та часу проходження їжі, складу жовчі. У рівноважному стані (досягається на 15 добу у 80% пацієнтів) середня експозиція вемурафенібу в плазмі характеризується стабільністю протягом 24 годин, про що свідчить середнє співвідношення концентрації в плазмі крові до і через 2-4 години після прийому ранкової дози, що дорівнює 1, 13. Після перорального прийому константа швидкості всмоктування у пацієнтів із метастатичною меланомою становить 0,19 год-1 (міжіндивідуальна варіабельність становить 101%). Розподіл За даними популяційного аналізу обсяг розподілу вемурафенібу, що здається, у пацієнтів з метастатичною меланомою становить 91 л (міжіндивідуальна варіабельність становить 64,8%). Вемурафеніб характеризується високим ступенем зв'язування з білками плазми людини in vitro (більше 99%). Метаболізм Ізофермент цитохрому Р450 (CYP) 3А4 – основний фермент, який бере участь у метаболізмі вемурафенібу in vitro. У людини також виявлені продукти кон'югації з глюкуроновою кислотою та продукти глікозилювання. Співвідношення вемурафенібу та його метаболітів було вивчено в ході клінічного дослідження матеріального балансу після одноразового прийому вемурафенібу з 14С-радіоактивною міткою. У плазмі крові препарат міститься переважно у незміненому вигляді (>95%), тоді як метаболіти становлять ≤5%. Виведення За даними популяційного аналізу кліренс вемурафенібу, що здається, у пацієнтів з метастатичною меланомою становить 29,3 л/день (міжіндивідуальна варіабельність становить 31,9%), медіана періоду напіввиведення вемурафенібу становить 51,6 години (діапазон індивідуальних значень між перцентилем становить 298-1195 години). Згідно з дослідженням матеріального балансу в середньому 95% дози вемурафенібу виводиться протягом 18 днів. Більшість (94%) вемурафенібу в постійному вигляді та його метаболітів виводиться кишечником, не більше 1% - нирками. Виведення препарату у незмінному вигляді із жовчю може бути важливим шляхом виведення. Однак оскільки абсолютна біодоступність препарату невідома, значення впливу печінкової та ниркової екскреції на кліренс препарату у незмінному вигляді також не може бути оцінено. Вемурафеніб є субстратом та інгібітором Р-глікопротеїну in vitro. Фармакокінетика у спеціальних груп пацієнтів Пацієнти похилого віку Згідно з результатами популяційного фармакокінетичного аналізу, вік пацієнтів не надає статистично значущого впливу на фармакокінетичні параметри вемурафенібу. Підлога Згідно з результатами популяційного фармакокінетичного аналізу у чоловіків здається кліренс препарату більше на 17%, а обсяг розподілу, що здається, - на 48% порівняно з жінками. При цьому відмінності в експозиції вемурафенібу відносно невеликі, що вказує на відсутність необхідності коригувати дозу препарату залежно від статі пацієнта, індексу маси тіла або маси тіла. Пацієнти дитячого віку та підлітки Дослідження фармакокінетики вемурафенібу пацієнтів дитячого віку та підлітків не проводились. Пацієнти з порушенням функції нирок Згідно з результатами популяційного фармакокінетичного аналізу даних пацієнтів з метастатичною меланомою легкий і середній ступінь ниркової недостатності (кліренс креатиніну >40 мл/хв) не впливає на кліренс вемурафенібу. Клінічні дані та дані з фармакокінетики у пацієнтів з тяжким ступенем ниркової недостатності недостатні для визначення необхідності корекції дози. Пацієнти з порушенням функції печінки Вемурафеніб переважно виводиться із жовчю. Згідно з результатами популяційного фармакокінетичного аналізу даних пацієнтів з метастатичною меланомою підвищення активності аспартатамінотрансферази (ACT) та аланінамінотрансферази (АЛТ) до значення, що в 3 рази перевищує верхню межу норми, не впливає на кліренс вемурафенібу. Клінічних даних та даних щодо фармакокінетики у пацієнтів з тяжким ступенем печінкової недостатності недостатньо для визначення впливу порушення метаболічної або екскреторної функції печінки на фармакокінетику вемурафенібу.ФармакодинамікаВемурафеніб є інгібітором серін-треонін кінази, що кодується геном BRAF (v-raf murine sarcoma viral oncogene homolog B1). В результаті мутацій у гені BRAF відбувається конститутивна активація онкогенного білка BRAF і, як наслідок, проліферація клітин за відсутності факторів зростання. Згідно з проведеними біохімічними дослідженнями, вемурафеніб є потужним інгібітором BRAF-кіназ з активуючими мутаціями в кодоні 600. Даний інгібуючий ефект був підтверджений у ході реакції фосфорилювання позаклітинної сигнал-регулюючої кінази та клітинної антипроліферації у доступних клітинних лініях меланоми, що експресують ген BRAF з V600 мутаціями. У тестах антипроліферації в клітинних лініях з V600 мутаціями (лінії V600E, V600R, V600D і V600K) концентрація напівмаксимального інгібування (IC50) варіювала від 0,016 до 1,131 мкмоль, в той час як IС50 ,06 та 14,32 мкмоль відповідно.Показання до застосуванняНеоперабельна або метастатична меланома із BRAF V600 мутацією у дорослих пацієнтів у вигляді монотерапії.Протипоказання до застосуванняПідвищена чутливість до вемурафенібу та інших компонентів препарату в анамнезі. Вагітність та період грудного вигодовування. Дитячий вік до 18 років (ефективність та безпека застосування не встановлені). Порушення водно-електролітного балансу (у тому числі балансу магнію), синдром подовженого інтервалу QT, прийом лікарських препаратів, що сприяють подовженню інтервалу QT, коригований інтервал QT (QTc)>500 мс до початку терапії. Тяжкий ступінь ниркової та печінкової недостатності. З обережністю Одночасний прийом з варфарином, потужними інгібіторами та індукторами ізоферменту CYP3A4, глюкуронування та/або транспортних білків (включаючи Р-глікопротеїн), лікарськими препаратами, що є субстратами ізоферменту CYP1А2. Слід бути обережними при сумісному застосуванні вемурафенібу та субстратів ізоферменту CYP2C8 з вузьким терапевтичним діапазоном.Побічна діяДля опису частоти небажаних реакцій використовується така класифікація: дуже часто (≥10%), часто (>1% і Найчастішими небажаними реакціями (>30%) при застосуванні препарату Зелбораф® були артралгія, стомлюваність, висипання, реакція фотосенсибілізації, нудота, діарея, алопеція, свербіж та папілома шкіри. Повідомлялося про дуже часті випадки плоскоклітинної карциноми шкіри; лікування, як правило, було хірургічним. Доброякісні, злоякісні та неуточнені новоутворення (включаючи кісти та поліпи): дуже часто – плоскоклітинна карцинома шкіри, себорейний кератоз, папілома шкіри; часто – базальноклітинний рак, нові первинні меланоми; нечасто – плоскоклітинна карцинома нешкірної локалізації. Порушення з боку обміну речовин: дуже часто – зниження апетиту, зниження маси тіла. Порушення з боку нервової системи: дуже часто – головний біль, дисгевзія (спотворення смакових сприйняттів), периферична нейропатія; часто - параліч лицевого нерва, запаморочення. Порушення з боку органу зору: часто - увеїт, включаючи ірит; нечасто – оклюзія вен сітківки. Порушення з боку судин: нечасто – васкуліт. Порушення з боку дихальної системи, органів грудної клітки та середостіння: дуже часто – кашель. Порушення з боку шлунково-кишкового тракту: дуже часто – діарея, блювання, нудота, запор. Порушення з боку шкіри та підшкірних тканин: дуже часто - реакція фотосенсибілізації, актинічний кератоз, висип, макуло-папульозний висип, папульозний висип, свербіж, гіперкератоз, еритема, алопеція, сухість шкіри, сонячний опік, синдром ладонно-підо; часто - паннікуліт, включаючи вузлувату еритему, фолікулярний кератоз, фолікуліт; нечасто – токсичний епідермальний некроліз, синдром Стівенса-Джонсона. Порушення з боку скелетно-м'язової та сполучної тканини: дуже часто – артралгія, міалгія, біль у кінцівках, кістково-м'язовий біль, біль у спині, артрит. Інші: дуже часто – стомлюваність, лихоманка, периферичні набряки, астенія. Лабораторні та інструментальні дані: дуже часто – підвищення активності гаммаглутамілтранспептидази**; часто - підвищення активності АЛТ, лужної фосфатази, підвищення концентрації білірубіну; нечасто – підвищення активності ACT**. * - 3 ступеня тяжкості ** - 3 або 4 ступеня тяжкості Реакції гіперчутливості При застосуванні препарату Зелбораф повідомлялося про випадки серйозних реакцій гіперчутливості, у тому числі про анафілаксію. Тяжкі реакції гіперчутливості можуть включати генералізований висип, еритему або артеріальну гіпотензію. При розвитку тяжких реакцій гіперчутливості подальший прийом препарату Зелбораф слід припинити. Післяреєстраційне застосування Доброякісні, злоякісні та неуточнені новоутворення (включаючи кісти та поліпи): прогресування попереднього хронічного мієломоноцитарного лейкозу з мутацією в гені NRAS (частота невідома); прогресування попередньої аденокарциноми підшлункової залози з мутацією у гені KRAS (частота невідома). Порушення з боку шкіри та підшкірних тканин: лікарський висип з еозинофілією та системними симптомами (DRESS-синдром) (частота невідома). Порушення з боку печінки та жовчовивідних шляхів: ураження печінки (нечасто). Порушення шлунково-кишкового тракту: панкреатит (нечасто). Порушення з боку кропі та лімфатичної системи: нейтропенія (нечасто). Травми, інтоксикації та ускладнення маніпуляцій: променева хвороба (частота невідома), включаючи променевий дерматит, променеве ураження шкіри, променевий пневмоніт, променевий езофагіт, променевий проктит, променевий гепатит, променевий цистит та променевий некроз. Лабораторні та інструментальні дані: відхилення лабораторних параметрів, що характеризують функції печінки, включаючи підвищення активності АЛТ у 5 і більше разів, що перевищує верхню межу норми (ВГН), підвищення активності лужної фосфатази у 2 і більше рази вище за ВГН, підвищення активності АЛТ у 3 і більше разів. вище ВГН з одночасним підвищенням концентрації білірубіну у понад 2 рази вище ВГН. Особливі популяції хворих Пацієнти похилого віку У пацієнтів віком 65 років і більше ймовірніший розвиток небажаних реакцій, у тому числі таких як плоскоклітинна карцинома шкіри, зниження апетиту та порушення з боку серця. Підлога При застосуванні препарату Зелбораф® серед небажаних реакцій 3 ступеня тяжкості, що спостерігалися частіше у жінок, ніж у чоловіків, були висипання, артралгія та фотосенсибілізація.Взаємодія з лікарськими засобамиВзаємодія вемурафенібу та субстратів цитохрому Р450 (СYР) Результати дослідження лікарських взаємодій in vivo, проведеного за участю пацієнтів із метастатичною меланомою, свідчать про те, що вемурафеніб є помірним інгібітором ізоферменту CYP1А2 та індуктором ізоферменту CYP3A4. Вемурафеніб може зменшувати експозицію речовин, що метаболізуються переважно за участю ізоферменту CYP3A4. У зв'язку з цим можливе зменшення ефективності контрацептивних препаратів, що метаболізуються за участю ізоферменту CYP3A4. Одночасне застосування вемурафенібу з лікарськими препаратами, що метаболізуються за допомогою ізоферментів CYP1A2 і CYP3A4, і такими, що мають вузький терапевтичний індекс, не рекомендується. При неможливості уникнути їх спільного застосування слід бути обережним, оскільки вемурафеніб може збільшувати експозицію препаратів-субстратів ізоферменту CYP1А2 і знижувати експозицію препаратів-субстратів ізоферменту CYP3A4 у плазмі крові. При необхідності рекомендується зниження дози лікарського засобу, що є субстратом ізоферменту CYP1А2. У ході проведення клінічного дослідження було виявлено, що спільне застосування з вемурафенібом підвищує AUC кофеїну (субстрату ізоферменту CYP1А2) у середньому у 2,6 рази (максимально у 5 разів),тоді як AUC мідазоламу (субстрат ізоферменту CYP3A4) знижується в середньому на 39% (максимально до 80%). AUC декстрометорфану (субстрату CYP2D6) та його метаболіту декстрофана збільшувалася приблизно на 47% внаслідок ефекту на кінетику декстрометорфану, який може не опосередковуватись пригніченням ізоферменту CYP2D6. У дослідженні in vitro вемурафеніб у концентрації 10 мкМ викликав слабке інгібування ізоферменту CYP2B6. Невідомо, чи вемурафеніб при досягненні рівноважної концентрації 100 мкМ у крові пацієнтів (приблизно 50 мкг/мл) зменшуватиме вміст субстратів ізоферменту CYP2B6, таких як бупропіон, при їх одночасному застосуванні. Одночасне застосування вемурафенібу та варфарину (субстрату ізоферменту CYP2C9) може спричинити збільшення AUC останнього на 18%. Слід дотримуватись обережності та передбачити додатковий моніторинг міжнародного нормалізованого відношення (MНО) у разі, якщо вемурафеніб використовується одночасно з варфарином. Під час досліджень in vitro було показано, що вемурафеніб є помірним інгібітором ізоферменту CYP2C8. Значення цього спостереження для людини невідоме, проте ризик клінічно значущого впливу на субстрати ізоферменту CYP2C8 при сумісному застосуванні може бути виключений. Слід бути обережними при сумісному застосуванні вемурафенібу та субстратів ізоферменту CYP2C8 з вузьким терапевтичним діапазоном, оскільки вемурафеніб може підвищувати концентрацію останніх. Щоб уникнути взаємодій з лікарськими препаратами після припинення застосування вемурафенібу, може знадобитися період вимивання тривалістю 8 днів. Вемурафеніба з переносниками лікарських препаратів У ході досліджень in vitro було показано, що вемурафеніб є субстратом та інгібітором Р-глікопротеїну та BCRP (breast cancer resistance protein, білок стійкості раку молочної залози). Клінічне значення цих даних невідоме. Не можна виключати, що при одночасному застосуванні з вемурафенібом можливе підвищення експозиції препаратів, що транспортуються за допомогою Р-глікопротеїну (наприклад, аліскірен, колхіцин, дигоксин, еверолімус, фексофенадин) або ВCRP (наприклад, метотрексат, мітоксантрон, розувастатин). У ході клінічного дослідження лікарської взаємодії із застосуванням дигоксину (препарат-субстрат Р-глікопротеїну) було виявлено, що при використанні багаторазових пероральних доз вемурафенібу (960 мг 2 рази на день) збільшувалася експозиція одноразової пероральної дози дигоксину (Збільшення загальної системної експозиції) дигоксину в 1,8 та 1,5 разів відповідно). Необхідно бути обережними при одночасному застосуванні вемурафенібу та субстратів Р-глікопротеїну. У разі потреби рекомендується знизити дозу супутнього препарату-субстрату Р-глікопротеїну. Під час досліджень in vitro було показано, що вемурафеніб є інгібітором білка BSEP (Bile Salt Export Pump, що експортує помпа жовчних кислот). Клінічне значення цих даних невідоме. Дані щодо впливу вемурафенібу на інші переносники відсутні. Вплив супутніх препаратів на вемурафеніб У дослідженнях in vitro показано, що метаболізм вемурафенібу відбувається за участю ізоферменту CYP3A4 та шляхом глюкуронування. Слід дотримуватись обережності при одночасному застосуванні вемурафенібу та потужних інгібіторів ізоферменту CYP3A4, глюкуронування та/або транспортних білків (наприклад, ритонавіру, саквінавіру, телітроміцину, кетоконазолу, ітраконазолу, вориконазолу, позакону). Слід уникати одночасного застосування вемурафенібу та з потужними індукторами Р-глікопротеїну, глюкуронування, ізоферменту CYP3A4 (наприклад, рифампіцином, рифабутином, карбамазепіном, фенітоїном або звіробою продірявленим) через можливе зниження експозиції. У дослідженнях in vitro показано, що вемурафеніб є субстратом Р-глікопротеїну та BCRP. Даних щодо впливу індукторів або інгібіторів Р-глікопротеїну та BCRP на експозицію вемурафенібу немає. Не можна виключити, що на фармакокінетичні параметри вемурафенібу можуть впливати препарати, що інгібують або впливають на Р-глікопротеїн (наприклад, верапаміл, кларитроміцин, циклоспорин, ритонавір, хінідин, дронедарон, аміодарон, ітраконізол). Дані про те, чи є вемурафеніб субстратом для інших переносників, відсутні. Посилення дії променевої терапії У пацієнтів, які отримують вемурафеніб, спостерігалося посилення токсичної дії променевої терапії. У більшості випадків пацієнти отримували променеву терапію у режимі ≥2 Гp/добу (гіпофракційний режим).Спосіб застосування та дозиЛікування препаратом Зелбораф слід проводити під наглядом онколога. Перед застосуванням препарату Зелбораф повинен бути проведений валідований тест на наявність мутації BRAF V600. Рекомендована доза препарату Зелбораф® становить 960 мг (чотири таблетки по 240 мг) раз на день (добова доза становить 1920 мг), внутрішньо. Препарат Зелбораф® можна приймати як під час їжі, так і окремо від їди, проте слід уникати тривалого прийому обох доз натще. Таблетку слід проковтнути повністю, запиваючи водою. Розжовувати чи подрібнювати таблетку не можна. Тривалість прийому препарату При появі ознак прогресування захворювання на терапію препаратом Зелбораф® слід припинити. У разі розвитку непереносної токсичності терапію препаратом Зелбораф слід припинити або припинити (див. таблиці 1 та 2). Пропущені дози Якщо прийом чергової дози пропущений, її можна прийняти пізніше для підтримання режиму прийому двічі на день, однак інтервал між прийомом пропущеної дози та прийомом наступної дози повинен становити не менше 4 годин. Приймати обидві дози препарату не слід. Блювота У разі виникнення блювоти після прийому препарату Зелбораф не слід приймати додаткову дозу, а далі продовжити лікування як завжди. Зміна дози При появі небажаних реакцій або при подовженні інтервалу QT, коригованого відповідно до частоти серцевих скорочень (QTc), може знадобитися зменшення дози, тимчасове переривання або припинення прийому препарату Зелбораф® (див. таблиці 1 та 2). Не слід зменшувати дозу препарату нижче 480 мг двічі на день. При розвитку плоскоклітинної карциноми шкіри рекомендується продовжити лікування без корекції дози. Таблиця 1. Зміна дози в залежності від тяжкості небажаних явищ Ступінь тяжкості небажаних явищ* Рекомендована тактика щодо лози препарату Зелбораф® протягом поточного періоду лікування Рекомендована тактика щодо дози препарату Зелбораф® при відновленні лікування Ступінь 1 або ступінь 2 (перенесена) Прийом без змін. Не застосовується. Ступінь 2 (нестерпний) або ступінь 3 Перший прояв будь-яких небажаних явищ 2 або 3 ступеня тяжкості Перервати прийом препарату до зменшення тяжкості небажаних явищ до 0-1. Зменшити дозу на 240 мг двічі на день. Другий прояв будь-яких небажаних явищ^2 або 3 ступеня тяжкості або їх збереження після зупинення терапії Перервати прийом препарату до зменшення тяжкості небажаних явищ до ступеня 0-1 Зменшити дозу на 240 мг двічі на день. Третій прояв будь-яких небажаних явищ 2 або 3 ступеня тяжкості або їх збереження після 2-го зниження дози Припинити прийом препарату. Не застосовується. Ступінь 4 Перший прояв будь-яких небажаних явищ 4 ступеня тяжкості Припинити прийом препарату або припинити до зменшення тяжкості небажаних явищ до ступеня 0-1. Зменшити дозу до 480 мг двічі на день. Другий прояв будь-яких небажаних явищ 4 ступеня тяжкості після 1-го зниження дози Припинити прийом препарату. Не застосовується. * Ступінь тяжкості небажаного явища відповідно до Загальних критеріїв токсичності небажаного явища національного інституту раку США, версія 4.0. Будь-яке небажане явище, при якому знижувалася доза або лікування переривалася за медичними показаннями. При застосуванні препарату Зелбораф ® спостерігалося подовження інтервалу QT, пропорційне експозиції вемурафенібу. При подовженні QTc може знадобитися проведення моніторингу. Таблиця 2. Зміна дози при подовженні інтервалу QT Значення QTc Рекомендована тактика щодо дози препарату Зелбораф® QTc>500 мс на початок терапії Прийом препарату не рекомендується. QTc>500 мс і відрізняється від вихідного значення, зареєстрованого перед початком прийому препарату більш ніж на 60 мс Прийом препарату слід припинити. Перше виявлення QTc>500 мс під час лікування, відмінність QTc від вихідного значення, зареєстрованого перед початком прийому препарату, 60 мс і менше Тимчасово припинити прийом препарату до зниження QTc нижче 500 мс. Моніторування. Зменшити дозу на 240 мг двічі на день. Друге виявлення QTc>500 мс під час лікування, відмінність QTc від вихідного значення, зареєстрованого перед початком прийому препарату, 60 мс і менше Тимчасово припинити прийом препарату до зниження QTc нижче 500 мс. Моніторування. Зменшити дозу на 240 мг двічі на день. Третє виявлення QTс>500 мс під час лікування, відмінність QTc від вихідного значення, зареєстрованого перед початком прийому препарату, 60 мс і менше Припинити прийом препарату. Дозування в особливих випадках Пацієнти похилого віку Корекція дози у пацієнтів віком ≥65 років не потрібна. Пацієнти з порушенням функції нирок Корекції стартової дози у пацієнтів з легким або середнім ступенем ниркової недостатності не потрібні. Недостатньо даних для визначення необхідності корекції дози у пацієнтів з тяжким ступенем ниркової недостатності. Пацієнти з порушенням функції печінки Корекції стартової дози у пацієнтів з легким або середнім ступенем печінкової недостатності не потрібні. Недостатньо даних для визначення необхідності корекції дози у пацієнтів з тяжким ступенем печінкової недостатності. Пацієнти, що не належать до європеоїдної раси Безпека та ефективність препарату Зелбораф® у пацієнтів, які не належать до європеоїдної раси, не встановлена.ПередозуванняСпецифічного антидоту, який можна було б використовувати у випадках передозування Зелборафом, не існує. З появою небажаних реакцій необхідно призначити відповідне симптоматичне лікування. Дозолімітуюча токсичність препарату Зелбораф® виявлялася у вигляді висипу із свербежем та стомлюваністю. У разі підозри на передозування необхідно припинити прийом препарату Зелбораф і призначити підтримуючу терапію.Запобіжні заходи та особливі вказівкиПеред застосуванням препарату Зелбораф® пацієнти повинні пройти валідований тест на наявність мутації BRAF V600. Ефективність та безпека препарату Зелбораф® у пацієнтів, пухлини яких несуть рідкісні BRAF V600 мутації, відмінні від V600E та Y600K, не була переконливо доведена. Препарат Зелбораф® не слід застосовувати у пацієнтів із злоякісною меланомою, що експресує BRAF дикого типу. Реакції гіперчутливості При застосуванні препарату Зелбораф повідомлялося про випадки серйозних реакцій гіперчутливості, у тому числі про анафілаксію. Тяжкі реакції гіперчутливості можуть включати генералізований висип, еритему або артеріальну гіпотензію. При розвитку тяжких реакцій гіперчутливості подальший прийом препарату Зелбораф слід припинити. Дерматологічні реакції При застосуванні препарату Зелбораф® повідомлялося про тяжкі дерматологічні реакції, включаючи рідкісні випадки синдрому Стівенса-Джонсона та токсичного епідермального некролізу в опорному клінічному дослідженні. Зареєстровані випадки появи лікарського висипу з еозинофілією та системними симптомами (DRESS-синдрому) на фоні застосування препарату Зелбораф®. При розвитку тяжких дерматологічних реакцій подальший прийом препарату Зелбораф слід припинити. Посилення дії променевої терапії У пацієнтів, які отримують променеву терапію до, під час або після застосування вемурафенібу, спостерігалися випадки підвищення чутливості до променевої терапії та променевої дерматиту. Необхідно бути обережними при застосуванні вемурафенібу одночасно або послідовно з променевою терапією. Подовження інтервалу QT При застосуванні препарату Зелбораф ® спостерігалося подовження інтервалу QT, пропорційне експозиції вемурафенібу. Подовження інтервалу QT може сприяти збільшенню ризику виникнення шлуночкових аритмій, включаючи шлуночкову тахікардію типу "пірует". Застосування препарату Зелбораф® не рекомендується у пацієнтів з порушеннями водно-електролітного балансу (у тому числі балансу магнію), синдромом подовженого інтервалу QT, а також у пацієнтів, які отримують лікарські препарати, що сприяють подовженню інтервалу QT. ЕКГ та дослідження водно-електролітного балансу (у тому числі балансу магнію) необхідно виконати перед початком прийому препарату та після зміни дози препарату Зелбораф®. Надалі реєстрацію ЕКГ та визначення вмісту електролітів рекомендується проводити щомісяця протягом перших 3 місяців прийому препарату, а потім через кожні 3 місяці або частіше за наявності клінічних симптомів. Якщо інтервал QTc>500 мс, починати прийом препарату Зелбораф не рекомендується. Якщо під час лікування інтервал QTc складе більше 500 мс, необхідно тимчасово перервати прийом препарату Зелбораф®, усунути порушення водно-електролітного балансу (у тому числі балансу магнію) та домогтися корекції факторів ризику подовження інтервалу QT (наприклад, хронічної серцевої недостатності, брадиаритми). Після зменшення інтервалу QTc до значеннястановить менше 500 мс, слід відновити прийом препарату в нижчій дозі, як описано в таблицях 1 і 2. Якщо після корекції супутніх факторів ризику значення інтервалу QTc становить >500 мс і відрізняється від вихідного значення, зареєстрованого перед початком прийому препарату, більш ніж на 60 мс, прийом препарату Зелбораф необхідно припинити. Офтальмологічні реакції При застосуванні препарату Зелбораф® були зареєстровані серйозні офтальмологічні реакції, що включали увеїт (у тому числі ірит) та оклюзію вен сітківки. Лікарю рекомендується регулярно спостерігати за пацієнтом на предмет розвитку офтальмологічних реакцій. Спільне застосування з іпілімумабом При сумісному застосуванні вемурафенібу (960 мг або 720 мг двічі на день) з іпілімумабом (3 мг/кг) було зареєстровано безсимптомне підвищення активності трансаміназ та концентрації білірубіну 3 ступеня тяжкості. На підставі цих даних спільне застосування вемурафенібу та іпілімумабу не рекомендується. Злоякісні новоутворення Плоскоклітинна карцинома шкіри У пацієнтів, які отримували препарат Зелбораф®, описані випадки розвитку плоскоклітинної карциноми шкіри, у тому числі випадки, класифіковані як кератоакантома та змішана кератоакантома. Усім пацієнтам рекомендується пройти обстеження у дерматолога перед початком прийому препарату. У разі виникнення будь-яких підозрілих уражень шкіри їх необхідно висікти, направити на дерматопатологічне дослідження та провести терапію відповідно до місцевих стандартів надання медичної допомоги. При розвитку у пацієнта плоскоклітинної карциноми шкіри рекомендується продовжити лікування препаратом Зелбораф без корекції дози. Лікар повинен проводити обстеження пацієнта щомісяця під час терапії та протягом 6 місяців після лікування препаратом або до початку іншої протипухлинної терапії. Пацієнти повинні бути проінструктовані про необхідність поінформувати лікаря про будь-які зміни на шкірі. Плоскоклітинна карцинома іншої (нешкірної) локалізації У пацієнтів, які отримували препарат Зелбораф, зареєстровані випадки розвитку плоскоклітинної карциноми іншої локалізації. Перед початком прийому препарату необхідно провести обстеження голови та шиї, що складається щонайменше з візуального огляду слизової оболонки порожнини рота та пальпації лімфатичних вузлів, і повторювати це обстеження через кожні 3 місяці під час прийому препарату. Крім того, перед початком прийому препарату необхідно виконати комп'ютерну томографію органів грудної клітки, а під час прийому препарату повторювати це обстеження через кожні 6 місяців. Перед початком прийому препарату та після завершення терапії або за наявності клінічних симптомів рекомендується проводити дослідження органів малого тазу (у жінок) та прямої кишки. Після припинення прийому препарату Зелбораф обстеження з метою виявлення плоскоклітинної карциноми іншої локалізації необхідно продовжувати протягом 6 місяців або до початку іншої протипухлинної терапії. Виявлені патологічні зміни слід проводити відповідно до клінічної практики. Нове вогнище первинної меланоми При застосуванні препарату Зелбораф були зареєстровані випадки виникнення нових вогнищ первинної меланоми. У всіх випадках лікування було хірургічним і пацієнти продовжили лікування без корекції дози. Обстеження щодо уражень шкіри слід проводити відповідно до рекомендацій, наведених вище для плоскоклітинної карциноми шкіри. Інші злоякісні новоутворення З механізму дії, вемурафениб може викликати прогресування злоякісних новоутворень, асоційованих з мутаціями у гені RAS. Потрібно ретельно розглянути питання щодо очікуваної користі до можливого ризику застосування препарату у пацієнтів з раніше перенесеними або супутніми злоякісними новоутвореннями, асоційованими з мутаціями в гені RAS. Поразка печінки При застосуванні вемурафенібу зареєстровані випадки ураження печінки, включаючи тяжкі. На тлі прийому препарату Зелбораф можуть виникнути патологічні зміни лабораторних параметрів, що характеризують функції печінки. Перед початком прийому препарату необхідно оцінити активність "печінкових" ферментів (трансаміназ та лужної фосфатази), а також концентрацію білірубіну, а під час прийому препарату слід контролювати ці параметри щомісяця або частіше у разі виникнення клінічних симптомів. У разі виявлення патологічних змін лабораторних параметрів слід зменшити дозу, перервати або припинити прийом препарату (див. таблицю 1). Пацієнти з порушенням функції нирок Корекції стартової дози у пацієнтів з легким або середнім ступенем ниркової недостатності не потрібні. Недостатньо даних для визначення необхідності корекції дози у пацієнтів з тяжким ступенем ниркової недостатності. Фотосенсибілізація У пацієнтів, які отримували препарат Зелбораф, були зареєстровані реакції фотосенсибілізації від легкого до тяжкого ступеня тяжкості. Усім пацієнтам під час прийому препарату Зелбораф слід уникати перебування на сонці. Пацієнтам, які приймають препарат, під час перебування на відкритому повітрі слід носити одяг, що захищає від сонця, та використовувати сонцезахисні засоби з УФА (ультрафіолетове випромінювання діапазону А) – та УФВ (ультрафіолетове випромінювання діапазону В) – фільтрами та бальзам для губ (сонцеза 30) захисту від сонячних опіків. При реакціях фотосенсибілізації 2 ступеня (непереносимість) та вище рекомендується змінити дозу препарату (див. таблицю 1). Вплив вемурафенібу на інші лікарські препарати Вемурафеніб може підвищувати експозицію лікарських препаратів, які переважно метаболізуються за участю ізоферменту CYP1А2, та знижувати експозицію препаратів, які переважно метаболізуються за участі ізоферменту CYP3A4, у тому числі пероральних контрацептивів. Необхідність корекції дози препаратів, що метаболізуються переважно за участю ізоферментів CYP1А2 та CYP3A4, слід оцінити до початку терапії препаратом Зелбораф® залежно від терапевтичного індексу препарату. При одночасному застосуванні препарату Зелбораф і варфарину слід бути обережним і брати до уваги MНО. Вплив лікарських засобів на вемурафеніб На фармакокінетичні параметри вемурафенібу можуть впливати препарати, що інгібують або впливають на Р-глікопротеїн (наприклад, верапаміл, кларитроміцин, циклоспорин, ритонавір, хінідин, дронедарон, аміодарон, ітраконазол, ранолазин). По можливості слід уникати одночасного застосування препарату Зелбораф з потужними індукторами Р-глікопротеїну, глюкуронування, ізоферменту CYP3A4 (наприклад, рифампіцином, рифабутином, карбамазепіном, фенітоїном, звіробою продірявленим). З метою збереження ефективності препарату Зелбораф слід розглянути альтернативні варіанти лікування препаратами з меншим індукувальним потенціалом. Контрацепція у жінок та чоловіків Жінки репродуктивного віку та чоловіки повинні використовувати надійні методи контрацепції протягом усього курсу прийому препарату Зелбораф® та як мінімум протягом 6 місяців після припинення прийому препарату. Препарат Зелбораф може зменшувати ефективність гормональних контрацептивів, у зв'язку з чим рекомендується використовувати альтернативний або додатковий метод контрацепції. Знищення невикористаного препарату або препарату з терміном придатності, що минув, повинно проводитися відповідно до локальних вимог. Вплив на здатність до керування автотранспортом та управління механізмами Дослідження впливу препарату Зелбораф® на здатність до керування транспортними засобами та роботу з машинами та механізмами не проводилися. Пацієнтів слід попередити про можливий розвиток запаморочення, порушень з боку очей та стомлюваності, які можуть стати підставою для відмови від водіння.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
5 871,00 грн
5 842,00 грн
Склад, форма випуску та упаковкаКапсули - 1 капс. активна речовина: гозереліну ацетат 10,8 мг (у перерахунку на гозереліну-основу); допоміжні речовини: низькомолекулярний сополімер молочної та гліколевої кислот (95:5) та високомолекулярний сополімер молочної та гліколевої кислот (95:5) – до загальної маси 36 мг (співвідношення між низькомолекулярним та високомолекулярним сополімером – 3:1, за масою). По 3,6 мг або 10, 8 мг у шприці-аплікаторі із захисним механізмом (Система безпечного введення Safety Glide). Один шприц-аплікатор міститься в ламінований алюмінієвий конверт. Конверт із рухомо прикріпленим прапорцем-анотацією поміщається в картонну пачку з інструкцією із застосування.Опис лікарської формиБілі або кремові циліндричні шматочки полімерного твердого матеріалу, вільного або практично вільного від видимих включень.Фармакотерапевтична групаПротипухлинний засіб - гонадотропін-рилізинг гормону аналог.ФармакокінетикаВведення препарату Золадекс® 3,6 мг кожні чотири тижні або препарату Золадекс® 10,8 мг кожні 12 тижнів забезпечує підтримання ефективних концентрацій. Кумуляції у тканинах у своїй немає. Препарат Золадекс погано зв'язується з білком, і період напіввиведення його із сироватки крові становить 2-4 години у хворих з нормальною функцією нирок. Період напіввиведення збільшується у хворих із порушеннями ниркової функції. При щомісячному введенні препарату Золадекс 3,6 мг або препарату Золадекс 10,8 мг дана зміна не матиме значних наслідків, тому змінювати дозу для цих пацієнтів не потрібно. У хворих із печінковою недостатністю значних змін у фармакокінетиці не спостерігається.ФармакодинамікаЗоладекс® є синтетичним аналогом природного гонадотропін-рилізингу гормону (ГнРГ). При постійному застосуванні препарат Золадекс інгібує виділення гіпофізом лютеїнізуючого гормону (ЛГ), що веде до зниження концентрації тестостерону в сироватці крові у чоловіків та концентрації естрадіолу в сироватці крові у жінок. Цей ефект оборотний після відміни терапії. На початковій стадії препарат Золадекс®, подібно до інших агоністів ГнРГ, може викликати тимчасове збільшення концентрації тестостерону у сироватці крові у чоловіків та концентрації естрадіолу у сироватці крові у жінок. На ранніх стадіях терапії препаратом Золадекс у деяких жінок можуть відзначатися вагінальні кровотечі різної тривалості та інтенсивності. У чоловіків приблизно до 21 дня після введення першої капсули концентрація тестостерону знижується до кастраційних рівнів і продовжує залишатися зниженою при постійному лікуванні, яке проводиться кожні 28 днів у разі препарату Золадекс® 3,6 мг або кожні 3 місяці у разі препарату Золадекс® 10,8 мг. . Таке зниження концентрації тестостерону на фоні застосування препарату Золадекс® 3,6 мг у більшості хворих призводить до регресії пухлини передміхурової залози та до симптоматичного поліпшення. У жінок концентрація естрадіолу в сироватці також знижується приблизно до 21 дня після введення першої капсули препарату Золадекс® 3,6 мг і, при регулярному введенні препарату кожні 28 днів, залишається зниженою до рівня порівнянного з тим, що спостерігається у жінок у менопаузі. Дане зниження призводить до позитивного ефекту при гормонально-залежних формах раку молочної залози, ендометріозі, фібромах матки та придушенні розвитку фолікулів у яєчниках. Це також викликає стоншення ендометрію і є причиною виникнення аменореї у більшості пацієнток. Після введення препарату Золадекс® 10,8 мг концентрація естрадіолу у сироватці у жінок знижується протягом 4 тижнів після введення першої капсули та залишається зниженою до рівня порівнянного з тим, що спостерігається у жінок у менопаузі. При початковому застосуванні інших аналогів ГнРГ та переході на препарат Золадекс® 10,8 мг пригнічення рівня естрадіолу зберігається. Пригнічення рівня естрадіолу призводить до лікувального ефекту при ендометріозі та фібромах матки. Показано, що препарат Золадекс® 3,6 мг у комбінації з препаратами заліза викликає аменорею та підвищення рівня гемоглобіну та відповідних гематологічних параметрів у жінок з фібромами матки та супутньою анемією. На тлі прийому агоністів ГнРГ у жінок може мати місце настання менопаузи. Рідко у деяких жінок немає відновлення менструацій після закінчення терапії.Показання до застосуванняРак передміхурової залози; ендометріоз; Фіброми матки.Протипоказання до застосуванняПідвищена чутливість до гозереліну чи інших аналогів ГнРГ; вагітність та лактація; дитячий вік. З обережністю: Особи чоловічої статі, схильні до особливого ризику виникнення непрохідності сечоводів або здавлення спинного мозку. При екстракорпоральному заплідненні у пацієнток із синдромом полікістозних яєчників.Побічна діяЧастота виникнення небажаних ефектів представлена так: Часто (> 1/100, < 1/10); Нечасто (>1/1000, <1/100); Рідко (>1/10000, <1/1000); Дуже рідко (< 1/10 000), включаючи окремі повідомлення. - дуже рідко: пухлина гіпофіза; Неуточненої частоти: дегенерація фіброматозних вузлів у жінок із фібромою матки. З боку імунної системи: - Нечасто: реакції гіперчутливості; Рідко: анафілактичні реакції. З боку ендокринної системи – дуже рідко: крововилив у гіпофіз. Метаболічні порушення: Часто: порушення толерантності до глюкози. У чоловіків, які отримували агоністи ГнРГ, спостерігалося зниження толерантності до глюкози. Зниження толерантності до глюкози виявлялося розвитком цукрового діабету або погіршенням контролю за концентрацією глюкози в крові у пацієнтів з цукровим діабетом в анамнезі; Нечасто: гіперкальціємія (у жінок). З боку нервової системи та психічної сфери - Дуже часто: зниження лібідо, пов'язане з фармакологічною дією препарату і, в окремих випадках, що призводило до його відміни; Часто: зміна настрою (у жінок), депресія (у жінок), перепади настрою (у чоловіків), парестезія, здавлення спинного мозку (у чоловіків), біль голови (у жінок); Дуже рідко: психотичний розлад. З боку серцево-судинної системи - дуже часто: "припливи", пов'язані з фармакологічною дією препарату і, в окремих випадках, що призводили до його відміни; Часто інфаркт міокарда (у чоловіків); серцева недостатність (у чоловіків), ризик якої підвищується при одночасному застосуванні антиандрогенних препаратів. Зміни артеріального тиску, що виявляються зниженням артеріального тиску або підвищенням артеріального тиску. Ці зміни зазвичай транзиторні і дозволяються або в процесі терапії препаратом Золадекс, або після її припинення. В окремих випадках ці зміни вимагали медичного втручання, включаючи скасування препарату Золадекс®. З боку шкіри та підшкірної клітковини - Дуже часто: підвищена пітливість, пов'язана з фармакологічною дією препарату і, в окремих випадках, що призводила до його відміни; акне (у жінок), у більшості випадків, виникає протягом 1 місяця після початку терапії препаратом Золадекс®; Часто: алопеція (у жінок), як правило, незначна, у тому числі, у молодих пацієнток з доброякісними новоутвореннями; висип, в основному, незначно виражений, який часто дозволявся на тлі продовження терапії; Неуточнена частота: алопеція (у чоловіків), яка виявлялася як випадання волосся по всьому тілу внаслідок зниження концентрації андрогенів. З боку опорно-рухового апарату – часто: артралгія (у жінок), біль у кістках (у чоловіків). На початку лікування хворі на рак передміхурової залози часто можуть відчувати тимчасове посилення болю в кістках, що лікується симптоматично; Нечасто: Артралгія (у чоловіків). З боку сечостатевої системи - дуже часто: еректильна дисфункція (у чоловіків), сухість слизової оболонки піхви та збільшення розміру молочних залоз (у жінок); Часто: гінекомастія (у чоловіків); Нечасто: болючість грудних залоз (у чоловіків), обструкція сечоводів (у чоловіків); Рідко: кіста яєчника (у жінок), синдром гіперстимуляції яєчників (у жінок при спільному застосуванні з гонадотропінами); Неуточнена частота: вагінальна кровотеча (у жінок). Інші - Дуже часто: реакція у місці введення препарату (у жінок); Часто: реакція у місці введення препарату (у чоловіків); тимчасове посилення симптомів захворювання у пацієнток із раком молочної залози на початку терапії. Лабораторні дослідження – часто: зниження мінеральної щільності кісткової тканини, збільшення маси тіла. Постмаркетингове застосування На фоні застосування препарату Золадекс відмічені поодинокі випадки змін показників аналізу крові, порушення функції печінки, тромбоемболії легеневої артерії та інтерстиціальної пневмонії.Взаємодія з лікарськими засобамиНевідомо.Спосіб застосування та дозиДорослі чоловіки Препарат Золадекс® 10,8 мг підшкірно вводять у передню черевну стінку кожні 3 місяці. Дорослі жінки Препарат Золадекс® 10,8 мг підшкірно вводять у передню черевну стінку кожні 12 тижнів. Пацієнти похилого віку, пацієнти з нирковою або печінковою недостатністю: корекція дози не потрібна.ПередозуванняДосвід передозування у людей обмежений. У разі ненавмисного введення препарату Золадекс перед терміном або у вищій дозі не відзначалося клінічно значущих небажаних явищ. Даних щодо передозування у людей немає. При передозуванні хворому слід призначити симптоматичне лікування.Запобіжні заходи та особливі вказівкиСлід з обережністю призначати препарат Золадекс® особам чоловічої статі, схильні до особливого ризику виникнення непрохідності сечоводів або здавлення спинного мозку. У цих пацієнтів слід ретельний моніторинг протягом першого місяця терапії. У тому випадку, якщо здавлення спинного мозку або ниркова недостатність, зумовлена непрохідністю сечоводу, мають місце або розвиваються, слід призначати стандартне для даних ускладнень лікування. У жінок препарат Золадекс® 10,8 мг показаний тільки для лікування ендометріозу та фібром матки. Для жінок, які потребують лікування гозереліном за іншими показаннями, застосовують препарат Золадекс 3,6 мг. При використанні препарату Золадекс у жінок до відновлення менструацій повинні застосовуватись негормональні методи контрацепції. Як і при використанні інших аналогів ГнРГ, при застосуванні препарату Золадекс 3,6 мг у комбінації з гонадотропіном повідомлялося про рідкісні випадки розвитку синдрому гіперстимуляції яєчників (СГСЯ). Передбачається, що десенсибілізація, спричинена застосуванням препарату Золадекс® 3,6 мг, може призводити до деяких випадків до збільшення необхідної дози гонадотропіну. Необхідно ретельно моніторувати стимуляцію циклу, щоб виявити пацієнток із ризиком розвитку СГСЯ, оскільки вираженість та частота проявів синдрому може залежати від дозового режиму гонадотропіну. Введення хоріонічного гонадотропіну людини необхідно припинити, якщо це потрібно. Застосування агоністів ГнРГ у жінок може спричинити зниження мінеральної щільності кісткової тканини. Після закінчення лікування більшість жінок відбувається відновлення мінеральної щільності кісткової тканини. У пацієнток, які отримували препарат Золадекс® 3,6 мг для лікування ендометріозу, додавання гормонозамісної терапії (естрогенний та прогестагенний препарати щодня) знижувало втрату мінеральної щільності кісток та вазомоторні симптоми. В даний час немає досвіду застосування гормонозамісної терапії при лікуванні препаратом Золадекс 10,8 мг. Відновлення менструацій після закінчення лікування препаратом Золадекс у деяких хворих може відбуватися із затримкою. У поодиноких випадках у деяких жінок під час лікування аналогами ГнРГ може мати місце настання менопаузи без відновлення менструацій після закінчення терапії. Застосування препарату Золадекс може призводити до збільшення цервікальної резистентності, необхідно дотримуватися обережності при дилатації шийки матки. Немає даних про ефективність та безпеку терапії препаратом Золадекс® доброякісних гінекологічних захворювань тривалістю понад 6 місяців. Препарат Золадекс® 3,6 мг повинен застосовуватися при екстракорпоральному заплідненні лише під наглядом фахівця, який має досвід роботи у цій галузі. Рекомендується з обережністю застосовувати препарат Золадекс 3,6 мг при екстракорпоральному заплідненні у пацієнток із синдромом полікістозних яєчників, оскільки можлива стимуляція великої кількості фолікулів. За попередніми даними, застосування бісфосфонату в комбінації з агоністами ГнРГ у чоловіків сприяє зменшенню втрати мінеральної щільності кісткової тканини. У зв'язку з можливістю розвитку зниження толерантності до глюкози на фоні прийому агоністів ГнРГ у чоловіків рекомендується періодично контролювати вміст глюкози у крові. Вплив на здатність до керування автотранспортом та управління механізмами Немає відомостей про те, що препарат Золадекс призводить до погіршення цих видів діяльності.Умови відпустки з аптекЗа рецептомВідео на цю тему
1 970,00 грн
1 925,00 грн
Склад, форма випуску та упаковкаКапсули - 1 капс. активна речовина: гозереліну ацетат 3,6 мг (у перерахунку на гозереліну-основу); допоміжні речовини: молочної та гліколевої кислот сополімер (50:50) – до загальної маси 18 мг. По 3,6 мг або 10, 8 мг у шприці-аплікаторі із захисним механізмом (Система безпечного введення Safety Glide). Один шприц-аплікатор міститься в ламінований алюмінієвий конверт. Конверт із рухомо прикріпленим прапорцем-анотацією поміщається в картонну пачку з інструкцією із застосування.Опис лікарської формиБілі або кремові циліндричні шматочки полімерного твердого матеріалу, вільного або практично вільного від видимих включень.Фармакотерапевтична групаПротипухлинний засіб - гонадотропін-рилізинг гормону аналог.ФармакокінетикаВведення препарату Золадекс® 3,6 мг кожні чотири тижні або препарату Золадекс® 10,8 мг кожні 12 тижнів забезпечує підтримання ефективних концентрацій. Кумуляції у тканинах у своїй немає. Препарат Золадекс погано зв'язується з білком, і період напіввиведення його із сироватки крові становить 2-4 години у хворих з нормальною функцією нирок. Період напіввиведення збільшується у хворих із порушеннями ниркової функції. При щомісячному введенні препарату Золадекс 3,6 мг або препарату Золадекс 10,8 мг дана зміна не матиме значних наслідків, тому змінювати дозу для цих пацієнтів не потрібно. У хворих із печінковою недостатністю значних змін у фармакокінетиці не спостерігається.ФармакодинамікаЗоладекс® є синтетичним аналогом природного гонадотропін-рилізингу гормону (ГнРГ). При постійному застосуванні препарат Золадекс інгібує виділення гіпофізом лютеїнізуючого гормону (ЛГ), що веде до зниження концентрації тестостерону в сироватці крові у чоловіків та концентрації естрадіолу в сироватці крові у жінок. Цей ефект оборотний після відміни терапії. На початковій стадії препарат Золадекс®, подібно до інших агоністів ГнРГ, може викликати тимчасове збільшення концентрації тестостерону у сироватці крові у чоловіків та концентрації естрадіолу у сироватці крові у жінок. На ранніх стадіях терапії препаратом Золадекс у деяких жінок можуть відзначатися вагінальні кровотечі різної тривалості та інтенсивності. У чоловіків приблизно до 21 дня після введення першої капсули концентрація тестостерону знижується до кастраційних рівнів і продовжує залишатися зниженою при постійному лікуванні, яке проводиться кожні 28 днів у разі препарату Золадекс® 3,6 мг або кожні 3 місяці у разі препарату Золадекс® 10,8 мг. . Таке зниження концентрації тестостерону на фоні застосування препарату Золадекс® 3,6 мг у більшості хворих призводить до регресії пухлини передміхурової залози та до симптоматичного поліпшення. У жінок концентрація естрадіолу в сироватці також знижується приблизно до 21 дня після введення першої капсули препарату Золадекс® 3,6 мг і, при регулярному введенні препарату кожні 28 днів, залишається зниженою до рівня порівнянного з тим, що спостерігається у жінок у менопаузі. Дане зниження призводить до позитивного ефекту при гормонально-залежних формах раку молочної залози, ендометріозі, фібромах матки та придушенні розвитку фолікулів у яєчниках. Це також викликає стоншення ендометрію і є причиною виникнення аменореї у більшості пацієнток. Після введення препарату Золадекс® 10,8 мг концентрація естрадіолу у сироватці у жінок знижується протягом 4 тижнів після введення першої капсули та залишається зниженою до рівня порівнянного з тим, що спостерігається у жінок у менопаузі. При початковому застосуванні інших аналогів ГнРГ та переході на препарат Золадекс® 10,8 мг пригнічення рівня естрадіолу зберігається. Пригнічення рівня естрадіолу призводить до лікувального ефекту при ендометріозі та фібромах матки. Показано, що препарат Золадекс® 3,6 мг у комбінації з препаратами заліза викликає аменорею та підвищення рівня гемоглобіну та відповідних гематологічних параметрів у жінок з фібромами матки та супутньою анемією. На тлі прийому агоністів ГнРГ у жінок може мати місце настання менопаузи. Рідко у деяких жінок немає відновлення менструацій після закінчення терапії.Показання до застосуванняРак передміхурової залози; рак молочної залози; ендометріоз; фіброми матки; для витончення ендометрію при планованих операціях на ендометрії; при екстракорпоральному заплідненні.Протипоказання до застосуванняПідвищена чутливість до гозереліну чи інших аналогів ГнРГ; вагітність та лактація; дитячий вік. З обережністю: Особи чоловічої статі, схильні до особливого ризику виникнення непрохідності сечоводів або здавлення спинного мозку. При екстракорпоральному заплідненні у пацієнток із синдромом полікістозних яєчників.Побічна діяЧастота виникнення небажаних ефектів представлена так: Часто (> 1/100, < 1/10); Нечасто (>1/1000, <1/100); Рідко (>1/10000, <1/1000); Дуже рідко (< 1/10 000), включаючи окремі повідомлення. - дуже рідко: пухлина гіпофіза; Неуточненої частоти: дегенерація фіброматозних вузлів у жінок із фібромою матки. З боку імунної системи: - Нечасто: реакції гіперчутливості; Рідко: анафілактичні реакції. З боку ендокринної системи – дуже рідко: крововилив у гіпофіз. Метаболічні порушення: Часто: порушення толерантності до глюкози. У чоловіків, які отримували агоністи ГнРГ, спостерігалося зниження толерантності до глюкози. Зниження толерантності до глюкози виявлялося розвитком цукрового діабету або погіршенням контролю за концентрацією глюкози в крові у пацієнтів з цукровим діабетом в анамнезі; Нечасто: гіперкальціємія (у жінок). З боку нервової системи та психічної сфери - Дуже часто: зниження лібідо, пов'язане з фармакологічною дією препарату і, в окремих випадках, що призводило до його відміни; Часто: зміна настрою (у жінок), депресія (у жінок), перепади настрою (у чоловіків), парестезія, здавлення спинного мозку (у чоловіків), біль голови (у жінок); Дуже рідко: психотичний розлад. З боку серцево-судинної системи - дуже часто: "припливи", пов'язані з фармакологічною дією препарату і, в окремих випадках, що призводили до його відміни; Часто інфаркт міокарда (у чоловіків); серцева недостатність (у чоловіків), ризик якої підвищується при одночасному застосуванні антиандрогенних препаратів. Зміни артеріального тиску, що виявляються зниженням артеріального тиску або підвищенням артеріального тиску. Ці зміни зазвичай транзиторні і дозволяються або в процесі терапії препаратом Золадекс, або після її припинення. В окремих випадках ці зміни вимагали медичного втручання, включаючи скасування препарату Золадекс®. З боку шкіри та підшкірної клітковини - Дуже часто: підвищена пітливість, пов'язана з фармакологічною дією препарату і, в окремих випадках, що призводила до його відміни; акне (у жінок), у більшості випадків, виникає протягом 1 місяця після початку терапії препаратом Золадекс®; Часто: алопеція (у жінок), як правило, незначна, у тому числі, у молодих пацієнток з доброякісними новоутвореннями; висип, в основному, незначно виражений, який часто дозволявся на тлі продовження терапії; Неуточнена частота: алопеція (у чоловіків), яка виявлялася як випадання волосся по всьому тілу внаслідок зниження концентрації андрогенів. З боку опорно-рухового апарату – часто: артралгія (у жінок), біль у кістках (у чоловіків). На початку лікування хворі на рак передміхурової залози часто можуть відчувати тимчасове посилення болю в кістках, що лікується симптоматично; Нечасто: Артралгія (у чоловіків). З боку сечостатевої системи - дуже часто: еректильна дисфункція (у чоловіків), сухість слизової оболонки піхви та збільшення розміру молочних залоз (у жінок); Часто: гінекомастія (у чоловіків); Нечасто: болючість грудних залоз (у чоловіків), обструкція сечоводів (у чоловіків); Рідко: кіста яєчника (у жінок), синдром гіперстимуляції яєчників (у жінок при спільному застосуванні з гонадотропінами); Неуточнена частота: вагінальна кровотеча (у жінок). Інші - Дуже часто: реакція у місці введення препарату (у жінок); Часто: реакція у місці введення препарату (у чоловіків); тимчасове посилення симптомів захворювання у пацієнток із раком молочної залози на початку терапії. Лабораторні дослідження – часто: зниження мінеральної щільності кісткової тканини, збільшення маси тіла. Постмаркетингове застосування На фоні застосування препарату Золадекс відмічені поодинокі випадки змін показників аналізу крові, порушення функції печінки, тромбоемболії легеневої артерії та інтерстиціальної пневмонії.Взаємодія з лікарськими засобамиНевідомо.Спосіб застосування та дозиДорослі Препарат Золадекс® 3,6 мг підшкірно вводять у передню черевну стінку кожні 28 днів: при злоякісних новоутвореннях тривалий час; при доброякісних гінекологічних захворюваннях трохи більше 6 місяців; Для стоншення ендометрію роблять дві ін'єкції з інтервалом в 4 тижні, при цьому абляцію матки рекомендується проводити в перші два тижні після введення другої дози. Екстракорпоральне запліднення Препарат Золадекс 3,6 мг застосовується для десенсибілізації гіпофізу. Десенсибілізація визначається концентрацією естрадіолу в сироватці крові. Як правило, необхідний рівень естрадіолу, який відповідає такому ранню фолікулярну фазу циклу (приблизно 150 пмоль/л), досягається між 7 і 21 днем. При настанні десенсибілізації починають стимуляцію суперовуляції (контрольована стимуляція яєчників) за допомогою гонадотропіну. Десенсибілізація гіпофізу, що викликається, при застосуванні депо агоніста ГнРГ може бути більш стійкою, що може призвести до підвищеної потреби в гонадотропіні. На відповідній стадії розвитку фолікула запровадження гонадотропіну припиняється і далі для індукції овуляції вводиться людський хоріонічний гонадотропін. Контроль за лікуванням,процедури вилучення ооциту та запліднення проводяться відповідно до встановленої практики даного лікувального закладу.ПередозуванняДосвід передозування у людей обмежений. У разі ненавмисного введення препарату Золадекс перед терміном або у вищій дозі не відзначалося клінічно значущих небажаних явищ. Даних щодо передозування у людей немає. При передозуванні хворому слід призначити симптоматичне лікування.Запобіжні заходи та особливі вказівкиСлід з обережністю призначати препарат Золадекс® особам чоловічої статі, схильні до особливого ризику виникнення непрохідності сечоводів або здавлення спинного мозку. У цих пацієнтів слід ретельний моніторинг протягом першого місяця терапії. У тому випадку, якщо здавлення спинного мозку або ниркова недостатність, зумовлена непрохідністю сечоводу, мають місце або розвиваються, слід призначати стандартне для даних ускладнень лікування. У жінок препарат Золадекс® 10,8 мг показаний тільки для лікування ендометріозу та фібром матки. Для жінок, які потребують лікування гозереліном за іншими показаннями, застосовують препарат Золадекс 3,6 мг. При використанні препарату Золадекс у жінок до відновлення менструацій повинні застосовуватись негормональні методи контрацепції. Як і при використанні інших аналогів ГнРГ, при застосуванні препарату Золадекс 3,6 мг у комбінації з гонадотропіном повідомлялося про рідкісні випадки розвитку синдрому гіперстимуляції яєчників (СГСЯ). Передбачається, що десенсибілізація, спричинена застосуванням препарату Золадекс® 3,6 мг, може призводити до деяких випадків до збільшення необхідної дози гонадотропіну. Необхідно ретельно моніторувати стимуляцію циклу, щоб виявити пацієнток із ризиком розвитку СГСЯ, оскільки вираженість та частота проявів синдрому може залежати від дозового режиму гонадотропіну. Введення хоріонічного гонадотропіну людини необхідно припинити, якщо це потрібно. Застосування агоністів ГнРГ у жінок може спричинити зниження мінеральної щільності кісткової тканини. Після закінчення лікування більшість жінок відбувається відновлення мінеральної щільності кісткової тканини. У пацієнток, які отримували препарат Золадекс® 3,6 мг для лікування ендометріозу, додавання гормонозамісної терапії (естрогенний та прогестагенний препарати щодня) знижувало втрату мінеральної щільності кісток та вазомоторні симптоми. В даний час немає досвіду застосування гормонозамісної терапії при лікуванні препаратом Золадекс 10,8 мг. Відновлення менструацій після закінчення лікування препаратом Золадекс у деяких хворих може відбуватися із затримкою. У поодиноких випадках у деяких жінок під час лікування аналогами ГнРГ може мати місце настання менопаузи без відновлення менструацій після закінчення терапії. Застосування препарату Золадекс може призводити до збільшення цервікальної резистентності, необхідно дотримуватися обережності при дилатації шийки матки. Немає даних про ефективність та безпеку терапії препаратом Золадекс® доброякісних гінекологічних захворювань тривалістю понад 6 місяців. Препарат Золадекс® 3,6 мг повинен застосовуватися при екстракорпоральному заплідненні лише під наглядом фахівця, який має досвід роботи у цій галузі. Рекомендується з обережністю застосовувати препарат Золадекс 3,6 мг при екстракорпоральному заплідненні у пацієнток із синдромом полікістозних яєчників, оскільки можлива стимуляція великої кількості фолікулів. За попередніми даними, застосування бісфосфонату в комбінації з агоністами ГнРГ у чоловіків сприяє зменшенню втрати мінеральної щільності кісткової тканини. У зв'язку з можливістю розвитку зниження толерантності до глюкози на фоні прийому агоністів ГнРГ у чоловіків рекомендується періодично контролювати вміст глюкози у крові. Вплив на здатність до керування автотранспортом та управління механізмами Немає відомостей про те, що препарат Золадекс призводить до погіршення цих видів діяльності.Умови відпустки з аптекЗа рецептомВідео на цю тему