Лекарства и БАД Хиты продаж
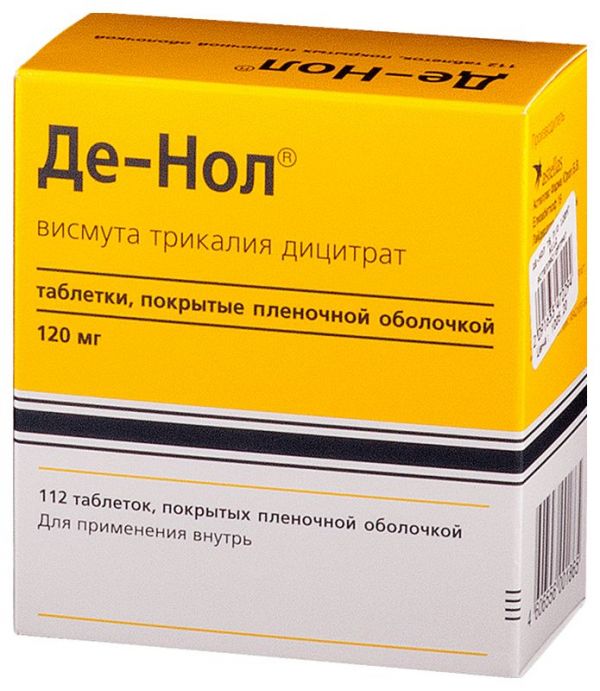
Склад, форма випуску та упаковкаПігулки - 1 таб. Діюча речовина: вісмуту трикалію дицитрат 304,6 мг (у перерахунку на оксид вісмуту Вi2O3 – 120 мг); Допоміжні речовини: крохмаль кукурудзяний – 70,6 мг, повідон К30 – 17,7 мг, поліакрилат калію – 23,6 мг, макрогол 6000 – 6,0 мг, магнію стеарат – 2,0 мг; Оболонка: Опадрай OY-S-7366, складається з: гіпромелозу 5 мПа-с – 3,2 мг, макрогол 6000 – 1,1 мг. Пігулки, покриті плівковою оболонкою 120 мг. По 8 таблеток у блістері з фольги алюмінієвої ламінованої; по 4, 7 або 14 блістерів разом з інструкцією із застосування у картонній пачці.Опис лікарської формиКруглі двоопуклі таблетки, покриті плівковою оболонкою кремово-білого кольору, з написом "gbr 152" видавленим на одному боці і графічним малюнком у вигляді квадрата з уривчастими сторонами та закругленими кутами, видавленим на іншій, без запаху або з легким запахом аміаку.Фармакотерапевтична групаАнтисептичний кишковий та в'яжучий засіб.ФармакокінетикаВісмута субцитрат практично не всмоктується із шлунково-кишкового тракту. Виводиться з калом. Незначна кількість вісмуту, що надійшла до плазми, виводиться з організму нирками.ФармакодинамікаПротивиразковий засіб з бактерицидною активністю щодо Helicobacter pylori. Має також протизапальну та в'яжучу дію. У кислому середовищі шлунка осаджуються нерозчинні вісмуту оксихлорид та цитрат, утворюються хелатні сполуки з білковим субстратом у вигляді захисної плівки на поверхні виразок та ерозій. Збільшуючи синтез простагландину Е, утворення слизу та секрецію гідрокарбонату, стимулює активність цитопротекторних механізмів, підвищує стійкість слизової оболонки шлунково-кишкового тракту до дії пепсину, соляної кислоти, ферментів та солей жовчних кислот. Приводить до накопичення епідермального фактора зростання у зоні дефекту. Знижує активність пепсину.Показання до застосуванняВиразкова хвороба шлунка та дванадцятипалої кишки у фазі загострення, у тому числі асоційована з Helicobacter pylori. Хронічний гастрит та гастродуоденіт у фазі загострення, у тому числі асоційований з Helicobacter pylori. Синдром подразненого кишечника, що протікає переважно із симптомами діареї. Функціональна диспепсія не пов'язана з органічними захворюваннями шлунково-кишкового тракту.Протипоказання до застосуванняДекомпенсована ниркова недостатність, вагітність, лактація, індивідуальна непереносимість препарату, дитячий вік до 4 років.Вагітність та лактаціяЗастосування препарату Де-Нол під час вагітності та в період лактації протипоказане.Побічна діяЗ боку травної системи: можлива поява нудоти, блювання, частішого випорожнення, запорів. Ці явища не є небезпечними для здоров'я і носять тимчасовий характер. Алергічні реакції: висипання на шкірі, свербіж шкіри. При тривалому застосуванні у високих дозах – енцефалопатія, пов'язана з накопиченням вісмуту у ЦНС.Взаємодія з лікарськими засобамиПротягом півгодини до та після прийому Де-Нола® не рекомендується застосування внутрішньо інших лікарських засобів, а також прийом їжі та рідини, зокрема, антацидів, молока, фруктів та фруктових соків. Це пов'язано з тим, що вони при одночасному прийомі можуть впливати на ефективність Де-Нола®. Спільне застосування Де-Нолу з тетрацикліном зменшує всмоктування останнього.Спосіб застосування та дозиДорослим та дітям старше 12-ти років препарат призначають по 1 таблетці 4 рази на добу за 30 хвилин до їди та на ніч або по 2 таблетки 2 рази на добу за 30 хвилин до їди. Дітям віком від 8 до 12 років препарат призначають по 1 таблетці 2 рази на добу за 30 хвилин до їди. Дітям віком від 4 до 8 років: призначають у дозі 8 мг/кг/добу; залежно від маси тіла дитини призначають по 1-2 таблетки на добу (відповідно, 1-2 прийоми на день). При цьому добова доза повинна бути найближчою до розрахункової дози (8 мг/кг/добу). Таблетки приймають за 30 хв до їди з невеликою кількістю води. Тривалість курсу лікування – 4-8 тижнів. Протягом наступних 8 тижнів не слід застосовувати препарати, що містять вісмут. Для ерадикації Helicobacter pylori доцільно застосування Де-Нолу в комбінації з іншими антибактеріальними засобами, що мають антихелікобактерну активність.ПередозуванняПередозування препарату, спричинене тривалим прийомом доз, що перевищують рекомендовані, може призвести до порушення функції нирок. Ці симптоми повністю оборотні при відміні Де-Нола. З появою ознак отруєння препаратом необхідно зробити промивання шлунка, застосувати активоване вугілля та сольові проносні. Надалі лікування має бути симптоматичним. У разі порушення функції нирок, що супроводжується високим рівнем вісмуту в плазмі, можна ввести хелатоутворювачі (Д-пеніциламін, унітіол). У разі вираженого порушення функції нирок показаний гемодіаліз.Запобіжні заходи та особливі вказівкиПрепарат не слід застосовувати понад 8 тижнів. Також не рекомендується під час лікування перевищувати встановлені добові дози для дорослих та дітей. У період лікування Де-Нолом не слід застосовувати інші препарати, що містять вісмут. Після закінчення курсового лікування препаратом у дозах, що рекомендуються, концентрація активної діючої речовини в плазмі крові не перевищує 3-58 мкг/л, а інтоксикація спостерігається лише при концентрації вище 100 мкг/л. При застосуванні Де-Нола® можливе фарбування калу в темний колір унаслідок утворення сульфіду вісмуту. Іноді відзначається незначне потемніння мови. Вплив на здатність до керування автотранспортом та управління механізмами Дані про вплив препарату Де-Нол на здатність керувати транспортними засобами та механізмами відсутні.Умови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. Діюча речовина: вісмуту трикалію дицитрат 304,6 мг (у перерахунку на оксид вісмуту Вi2O3 – 120 мг); Допоміжні речовини: крохмаль кукурудзяний – 70,6 мг, повідон К30 – 17,7 мг, поліакрилат калію – 23,6 мг, макрогол 6000 – 6,0 мг, магнію стеарат – 2,0 мг; Оболонка: Опадрай OY-S-7366, складається з: гіпромелозу 5 мПа-с – 3,2 мг, макрогол 6000 – 1,1 мг. Пігулки, покриті плівковою оболонкою 120 мг. По 8 таблеток у блістері з фольги алюмінієвої ламінованої; по 4, 7 або 14 блістерів разом з інструкцією із застосування у картонній пачці.Опис лікарської формиКруглі двоопуклі таблетки, покриті плівковою оболонкою кремово-білого кольору, з написом "gbr 152" видавленим на одному боці і графічним малюнком у вигляді квадрата з уривчастими сторонами та закругленими кутами, видавленим на іншій, без запаху або з легким запахом аміаку.Фармакотерапевтична групаАнтисептичний кишковий та в'яжучий засіб.ФармакокінетикаВісмута субцитрат практично не всмоктується із шлунково-кишкового тракту. Виводиться з калом. Незначна кількість вісмуту, що надійшла до плазми, виводиться з організму нирками.ФармакодинамікаПротивиразковий засіб з бактерицидною активністю щодо Helicobacter pylori. Має також протизапальну та в'яжучу дію. У кислому середовищі шлунка осаджуються нерозчинні вісмуту оксихлорид та цитрат, утворюються хелатні сполуки з білковим субстратом у вигляді захисної плівки на поверхні виразок та ерозій. Збільшуючи синтез простагландину Е, утворення слизу та секрецію гідрокарбонату, стимулює активність цитопротекторних механізмів, підвищує стійкість слизової оболонки шлунково-кишкового тракту до дії пепсину, соляної кислоти, ферментів та солей жовчних кислот. Приводить до накопичення епідермального фактора зростання у зоні дефекту. Знижує активність пепсину.Показання до застосуванняВиразкова хвороба шлунка та дванадцятипалої кишки у фазі загострення, у тому числі асоційована з Helicobacter pylori. Хронічний гастрит та гастродуоденіт у фазі загострення, у тому числі асоційований з Helicobacter pylori. Синдром подразненого кишечника, що протікає переважно із симптомами діареї. Функціональна диспепсія не пов'язана з органічними захворюваннями шлунково-кишкового тракту.Протипоказання до застосуванняДекомпенсована ниркова недостатність, вагітність, лактація, індивідуальна непереносимість препарату, дитячий вік до 4 років.Вагітність та лактаціяЗастосування препарату Де-Нол під час вагітності та в період лактації протипоказане.Побічна діяЗ боку травної системи: можлива поява нудоти, блювання, частішого випорожнення, запорів. Ці явища не є небезпечними для здоров'я і носять тимчасовий характер. Алергічні реакції: висипання на шкірі, свербіж шкіри. При тривалому застосуванні у високих дозах – енцефалопатія, пов'язана з накопиченням вісмуту у ЦНС.Взаємодія з лікарськими засобамиПротягом півгодини до та після прийому Де-Нола® не рекомендується застосування внутрішньо інших лікарських засобів, а також прийом їжі та рідини, зокрема, антацидів, молока, фруктів та фруктових соків. Це пов'язано з тим, що вони при одночасному прийомі можуть впливати на ефективність Де-Нола®. Спільне застосування Де-Нолу з тетрацикліном зменшує всмоктування останнього.Спосіб застосування та дозиДорослим та дітям старше 12-ти років препарат призначають по 1 таблетці 4 рази на добу за 30 хвилин до їди та на ніч або по 2 таблетки 2 рази на добу за 30 хвилин до їди. Дітям віком від 8 до 12 років препарат призначають по 1 таблетці 2 рази на добу за 30 хвилин до їди. Дітям віком від 4 до 8 років: призначають у дозі 8 мг/кг/добу; залежно від маси тіла дитини призначають по 1-2 таблетки на добу (відповідно, 1-2 прийоми на день). При цьому добова доза повинна бути найближчою до розрахункової дози (8 мг/кг/добу). Таблетки приймають за 30 хв до їди з невеликою кількістю води. Тривалість курсу лікування – 4-8 тижнів. Протягом наступних 8 тижнів не слід застосовувати препарати, що містять вісмут. Для ерадикації Helicobacter pylori доцільно застосування Де-Нолу в комбінації з іншими антибактеріальними засобами, що мають антихелікобактерну активність.ПередозуванняПередозування препарату, спричинене тривалим прийомом доз, що перевищують рекомендовані, може призвести до порушення функції нирок. Ці симптоми повністю оборотні при відміні Де-Нола. З появою ознак отруєння препаратом необхідно зробити промивання шлунка, застосувати активоване вугілля та сольові проносні. Надалі лікування має бути симптоматичним. У разі порушення функції нирок, що супроводжується високим рівнем вісмуту в плазмі, можна ввести хелатоутворювачі (Д-пеніциламін, унітіол). У разі вираженого порушення функції нирок показаний гемодіаліз.Запобіжні заходи та особливі вказівкиПрепарат не слід застосовувати понад 8 тижнів. Також не рекомендується під час лікування перевищувати встановлені добові дози для дорослих та дітей. У період лікування Де-Нолом не слід застосовувати інші препарати, що містять вісмут. Після закінчення курсового лікування препаратом у дозах, що рекомендуються, концентрація активної діючої речовини в плазмі крові не перевищує 3-58 мкг/л, а інтоксикація спостерігається лише при концентрації вище 100 мкг/л. При застосуванні Де-Нола® можливе фарбування калу в темний колір унаслідок утворення сульфіду вісмуту. Іноді відзначається незначне потемніння мови. Вплив на здатність до керування автотранспортом та управління механізмами Дані про вплив препарату Де-Нол на здатність керувати транспортними засобами та механізмами відсутні.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. Діюча речовина: вісмуту трикалію дицитрат 304,6 мг (у перерахунку на оксид вісмуту Вi2O3 – 120 мг); Допоміжні речовини: крохмаль кукурудзяний – 70,6 мг, повідон К30 – 17,7 мг, поліакрилат калію – 23,6 мг, макрогол 6000 – 6,0 мг, магнію стеарат – 2,0 мг; Оболонка: Опадрай OY-S-7366, складається з: гіпромелозу 5 мПа-с – 3,2 мг, макрогол 6000 – 1,1 мг. Пігулки, покриті плівковою оболонкою 120 мг. По 8 таблеток у блістері з фольги алюмінієвої ламінованої; по 4, 7 або 14 блістерів разом з інструкцією із застосування у картонній пачці.Опис лікарської формиКруглі двоопуклі таблетки, покриті плівковою оболонкою кремово-білого кольору, з написом "gbr 152" видавленим на одному боці і графічним малюнком у вигляді квадрата з уривчастими сторонами та закругленими кутами, видавленим на іншій, без запаху або з легким запахом аміаку.Фармакотерапевтична групаАнтисептичний кишковий та в'яжучий засіб.ФармакокінетикаВісмута субцитрат практично не всмоктується із шлунково-кишкового тракту. Виводиться з калом. Незначна кількість вісмуту, що надійшла до плазми, виводиться з організму нирками.ФармакодинамікаПротивиразковий засіб з бактерицидною активністю щодо Helicobacter pylori. Має також протизапальну та в'яжучу дію. У кислому середовищі шлунка осаджуються нерозчинні вісмуту оксихлорид та цитрат, утворюються хелатні сполуки з білковим субстратом у вигляді захисної плівки на поверхні виразок та ерозій. Збільшуючи синтез простагландину Е, утворення слизу та секрецію гідрокарбонату, стимулює активність цитопротекторних механізмів, підвищує стійкість слизової оболонки шлунково-кишкового тракту до дії пепсину, соляної кислоти, ферментів та солей жовчних кислот. Приводить до накопичення епідермального фактора зростання у зоні дефекту. Знижує активність пепсину.Показання до застосуванняВиразкова хвороба шлунка та дванадцятипалої кишки у фазі загострення, у тому числі асоційована з Helicobacter pylori. Хронічний гастрит та гастродуоденіт у фазі загострення, у тому числі асоційований з Helicobacter pylori. Синдром подразненого кишечника, що протікає переважно із симптомами діареї. Функціональна диспепсія не пов'язана з органічними захворюваннями шлунково-кишкового тракту.Протипоказання до застосуванняДекомпенсована ниркова недостатність, вагітність, лактація, індивідуальна непереносимість препарату, дитячий вік до 4 років.Вагітність та лактаціяЗастосування препарату Де-Нол під час вагітності та в період лактації протипоказане.Побічна діяЗ боку травної системи: можлива поява нудоти, блювання, частішого випорожнення, запорів. Ці явища не є небезпечними для здоров'я і носять тимчасовий характер. Алергічні реакції: висипання на шкірі, свербіж шкіри. При тривалому застосуванні у високих дозах – енцефалопатія, пов'язана з накопиченням вісмуту у ЦНС.Взаємодія з лікарськими засобамиПротягом півгодини до та після прийому Де-Нола® не рекомендується застосування внутрішньо інших лікарських засобів, а також прийом їжі та рідини, зокрема, антацидів, молока, фруктів та фруктових соків. Це пов'язано з тим, що вони при одночасному прийомі можуть впливати на ефективність Де-Нола®. Спільне застосування Де-Нолу з тетрацикліном зменшує всмоктування останнього.Спосіб застосування та дозиДорослим та дітям старше 12-ти років препарат призначають по 1 таблетці 4 рази на добу за 30 хвилин до їди та на ніч або по 2 таблетки 2 рази на добу за 30 хвилин до їди. Дітям віком від 8 до 12 років препарат призначають по 1 таблетці 2 рази на добу за 30 хвилин до їди. Дітям віком від 4 до 8 років: призначають у дозі 8 мг/кг/добу; залежно від маси тіла дитини призначають по 1-2 таблетки на добу (відповідно, 1-2 прийоми на день). При цьому добова доза повинна бути найближчою до розрахункової дози (8 мг/кг/добу). Таблетки приймають за 30 хв до їди з невеликою кількістю води. Тривалість курсу лікування – 4-8 тижнів. Протягом наступних 8 тижнів не слід застосовувати препарати, що містять вісмут. Для ерадикації Helicobacter pylori доцільно застосування Де-Нолу в комбінації з іншими антибактеріальними засобами, що мають антихелікобактерну активність.ПередозуванняПередозування препарату, спричинене тривалим прийомом доз, що перевищують рекомендовані, може призвести до порушення функції нирок. Ці симптоми повністю оборотні при відміні Де-Нола. З появою ознак отруєння препаратом необхідно зробити промивання шлунка, застосувати активоване вугілля та сольові проносні. Надалі лікування має бути симптоматичним. У разі порушення функції нирок, що супроводжується високим рівнем вісмуту в плазмі, можна ввести хелатоутворювачі (Д-пеніциламін, унітіол). У разі вираженого порушення функції нирок показаний гемодіаліз.Запобіжні заходи та особливі вказівкиПрепарат не слід застосовувати понад 8 тижнів. Також не рекомендується під час лікування перевищувати встановлені добові дози для дорослих та дітей. У період лікування Де-Нолом не слід застосовувати інші препарати, що містять вісмут. Після закінчення курсового лікування препаратом у дозах, що рекомендуються, концентрація активної діючої речовини в плазмі крові не перевищує 3-58 мкг/л, а інтоксикація спостерігається лише при концентрації вище 100 мкг/л. При застосуванні Де-Нола® можливе фарбування калу в темний колір унаслідок утворення сульфіду вісмуту. Іноді відзначається незначне потемніння мови. Вплив на здатність до керування автотранспортом та управління механізмами Дані про вплив препарату Де-Нол на здатність керувати транспортними засобами та механізмами відсутні.Умови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. Діюча речовина: вісмуту трикалію дицитрат 304,6 мг (у перерахунку на оксид вісмуту Вi2O3 – 120 мг); Допоміжні речовини: крохмаль кукурудзяний – 70,6 мг, повідон К30 – 17,7 мг, поліакрилат калію – 23,6 мг, макрогол 6000 – 6,0 мг, магнію стеарат – 2,0 мг; Оболонка: Опадрай OY-S-7366, складається з: гіпромелозу 5 мПа-с – 3,2 мг, макрогол 6000 – 1,1 мг. Пігулки, покриті плівковою оболонкою 120 мг. По 8 таблеток у блістері з фольги алюмінієвої ламінованої; по 4, 7 або 14 блістерів разом з інструкцією із застосування у картонній пачці.Опис лікарської формиКруглі двоопуклі таблетки, покриті плівковою оболонкою кремово-білого кольору, з написом "gbr 152" видавленим на одному боці і графічним малюнком у вигляді квадрата з уривчастими сторонами та закругленими кутами, видавленим на іншій, без запаху або з легким запахом аміаку.Фармакотерапевтична групаАнтисептичний кишковий та в'яжучий засіб.ФармакокінетикаВісмута субцитрат практично не всмоктується із шлунково-кишкового тракту. Виводиться з калом. Незначна кількість вісмуту, що надійшла до плазми, виводиться з організму нирками.ФармакодинамікаПротивиразковий засіб з бактерицидною активністю щодо Helicobacter pylori. Має також протизапальну та в'яжучу дію. У кислому середовищі шлунка осаджуються нерозчинні вісмуту оксихлорид та цитрат, утворюються хелатні сполуки з білковим субстратом у вигляді захисної плівки на поверхні виразок та ерозій. Збільшуючи синтез простагландину Е, утворення слизу та секрецію гідрокарбонату, стимулює активність цитопротекторних механізмів, підвищує стійкість слизової оболонки шлунково-кишкового тракту до дії пепсину, соляної кислоти, ферментів та солей жовчних кислот. Приводить до накопичення епідермального фактора зростання у зоні дефекту. Знижує активність пепсину.Показання до застосуванняВиразкова хвороба шлунка та дванадцятипалої кишки у фазі загострення, у тому числі асоційована з Helicobacter pylori. Хронічний гастрит та гастродуоденіт у фазі загострення, у тому числі асоційований з Helicobacter pylori. Синдром подразненого кишечника, що протікає переважно із симптомами діареї. Функціональна диспепсія не пов'язана з органічними захворюваннями шлунково-кишкового тракту.Протипоказання до застосуванняДекомпенсована ниркова недостатність, вагітність, лактація, індивідуальна непереносимість препарату, дитячий вік до 4 років.Вагітність та лактаціяЗастосування препарату Де-Нол під час вагітності та в період лактації протипоказане.Побічна діяЗ боку травної системи: можлива поява нудоти, блювання, частішого випорожнення, запорів. Ці явища не є небезпечними для здоров'я і носять тимчасовий характер. Алергічні реакції: висипання на шкірі, свербіж шкіри. При тривалому застосуванні у високих дозах – енцефалопатія, пов'язана з накопиченням вісмуту у ЦНС.Взаємодія з лікарськими засобамиПротягом півгодини до та після прийому Де-Нола® не рекомендується застосування внутрішньо інших лікарських засобів, а також прийом їжі та рідини, зокрема, антацидів, молока, фруктів та фруктових соків. Це пов'язано з тим, що вони при одночасному прийомі можуть впливати на ефективність Де-Нола®. Спільне застосування Де-Нолу з тетрацикліном зменшує всмоктування останнього.Спосіб застосування та дозиДорослим та дітям старше 12-ти років препарат призначають по 1 таблетці 4 рази на добу за 30 хвилин до їди та на ніч або по 2 таблетки 2 рази на добу за 30 хвилин до їди. Дітям віком від 8 до 12 років препарат призначають по 1 таблетці 2 рази на добу за 30 хвилин до їди. Дітям віком від 4 до 8 років: призначають у дозі 8 мг/кг/добу; залежно від маси тіла дитини призначають по 1-2 таблетки на добу (відповідно, 1-2 прийоми на день). При цьому добова доза повинна бути найближчою до розрахункової дози (8 мг/кг/добу). Таблетки приймають за 30 хв до їди з невеликою кількістю води. Тривалість курсу лікування – 4-8 тижнів. Протягом наступних 8 тижнів не слід застосовувати препарати, що містять вісмут. Для ерадикації Helicobacter pylori доцільно застосування Де-Нолу в комбінації з іншими антибактеріальними засобами, що мають антихелікобактерну активність.ПередозуванняПередозування препарату, спричинене тривалим прийомом доз, що перевищують рекомендовані, може призвести до порушення функції нирок. Ці симптоми повністю оборотні при відміні Де-Нола. З появою ознак отруєння препаратом необхідно зробити промивання шлунка, застосувати активоване вугілля та сольові проносні. Надалі лікування має бути симптоматичним. У разі порушення функції нирок, що супроводжується високим рівнем вісмуту в плазмі, можна ввести хелатоутворювачі (Д-пеніциламін, унітіол). У разі вираженого порушення функції нирок показаний гемодіаліз.Запобіжні заходи та особливі вказівкиПрепарат не слід застосовувати понад 8 тижнів. Також не рекомендується під час лікування перевищувати встановлені добові дози для дорослих та дітей. У період лікування Де-Нолом не слід застосовувати інші препарати, що містять вісмут. Після закінчення курсового лікування препаратом у дозах, що рекомендуються, концентрація активної діючої речовини в плазмі крові не перевищує 3-58 мкг/л, а інтоксикація спостерігається лише при концентрації вище 100 мкг/л. При застосуванні Де-Нола® можливе фарбування калу в темний колір унаслідок утворення сульфіду вісмуту. Іноді відзначається незначне потемніння мови. Вплив на здатність до керування автотранспортом та управління механізмами Дані про вплив препарату Де-Нол на здатність керувати транспортними засобами та механізмами відсутні.Умови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. Діюча речовина: вісмуту трикалію дицитрат 304,6 мг (у перерахунку на оксид вісмуту Вi2O3 – 120 мг); Допоміжні речовини: крохмаль кукурудзяний – 70,6 мг, повідон К30 – 17,7 мг, поліакрилат калію – 23,6 мг, макрогол 6000 – 6,0 мг, магнію стеарат – 2,0 мг; Оболонка: Опадрай OY-S-7366, складається з: гіпромелозу 5 мПа-с – 3,2 мг, макрогол 6000 – 1,1 мг. Пігулки, покриті плівковою оболонкою 120 мг. По 8 таблеток у блістері з фольги алюмінієвої ламінованої; по 4, 7 або 14 блістерів разом з інструкцією із застосування у картонній пачці.Опис лікарської формиКруглі двоопуклі таблетки, покриті плівковою оболонкою кремово-білого кольору, з написом "gbr 152" видавленим на одному боці і графічним малюнком у вигляді квадрата з уривчастими сторонами та закругленими кутами, видавленим на іншій, без запаху або з легким запахом аміаку.Фармакотерапевтична групаАнтисептичний кишковий та в'яжучий засіб.ФармакокінетикаВісмута субцитрат практично не всмоктується із шлунково-кишкового тракту. Виводиться з калом. Незначна кількість вісмуту, що надійшла до плазми, виводиться з організму нирками.ФармакодинамікаПротивиразковий засіб з бактерицидною активністю щодо Helicobacter pylori. Має також протизапальну та в'яжучу дію. У кислому середовищі шлунка осаджуються нерозчинні вісмуту оксихлорид та цитрат, утворюються хелатні сполуки з білковим субстратом у вигляді захисної плівки на поверхні виразок та ерозій. Збільшуючи синтез простагландину Е, утворення слизу та секрецію гідрокарбонату, стимулює активність цитопротекторних механізмів, підвищує стійкість слизової оболонки шлунково-кишкового тракту до дії пепсину, соляної кислоти, ферментів та солей жовчних кислот. Приводить до накопичення епідермального фактора зростання у зоні дефекту. Знижує активність пепсину.Показання до застосуванняВиразкова хвороба шлунка та дванадцятипалої кишки у фазі загострення, у тому числі асоційована з Helicobacter pylori. Хронічний гастрит та гастродуоденіт у фазі загострення, у тому числі асоційований з Helicobacter pylori. Синдром подразненого кишечника, що протікає переважно із симптомами діареї. Функціональна диспепсія не пов'язана з органічними захворюваннями шлунково-кишкового тракту.Протипоказання до застосуванняДекомпенсована ниркова недостатність, вагітність, лактація, індивідуальна непереносимість препарату, дитячий вік до 4 років.Вагітність та лактаціяЗастосування препарату Де-Нол під час вагітності та в період лактації протипоказане.Побічна діяЗ боку травної системи: можлива поява нудоти, блювання, частішого випорожнення, запорів. Ці явища не є небезпечними для здоров'я і носять тимчасовий характер. Алергічні реакції: висипання на шкірі, свербіж шкіри. При тривалому застосуванні у високих дозах – енцефалопатія, пов'язана з накопиченням вісмуту у ЦНС.Взаємодія з лікарськими засобамиПротягом півгодини до та після прийому Де-Нола® не рекомендується застосування внутрішньо інших лікарських засобів, а також прийом їжі та рідини, зокрема, антацидів, молока, фруктів та фруктових соків. Це пов'язано з тим, що вони при одночасному прийомі можуть впливати на ефективність Де-Нола®. Спільне застосування Де-Нолу з тетрацикліном зменшує всмоктування останнього.Спосіб застосування та дозиДорослим та дітям старше 12-ти років препарат призначають по 1 таблетці 4 рази на добу за 30 хвилин до їди та на ніч або по 2 таблетки 2 рази на добу за 30 хвилин до їди. Дітям віком від 8 до 12 років препарат призначають по 1 таблетці 2 рази на добу за 30 хвилин до їди. Дітям віком від 4 до 8 років: призначають у дозі 8 мг/кг/добу; залежно від маси тіла дитини призначають по 1-2 таблетки на добу (відповідно, 1-2 прийоми на день). При цьому добова доза повинна бути найближчою до розрахункової дози (8 мг/кг/добу). Таблетки приймають за 30 хв до їди з невеликою кількістю води. Тривалість курсу лікування – 4-8 тижнів. Протягом наступних 8 тижнів не слід застосовувати препарати, що містять вісмут. Для ерадикації Helicobacter pylori доцільно застосування Де-Нолу в комбінації з іншими антибактеріальними засобами, що мають антихелікобактерну активність.ПередозуванняПередозування препарату, спричинене тривалим прийомом доз, що перевищують рекомендовані, може призвести до порушення функції нирок. Ці симптоми повністю оборотні при відміні Де-Нола. З появою ознак отруєння препаратом необхідно зробити промивання шлунка, застосувати активоване вугілля та сольові проносні. Надалі лікування має бути симптоматичним. У разі порушення функції нирок, що супроводжується високим рівнем вісмуту в плазмі, можна ввести хелатоутворювачі (Д-пеніциламін, унітіол). У разі вираженого порушення функції нирок показаний гемодіаліз.Запобіжні заходи та особливі вказівкиПрепарат не слід застосовувати понад 8 тижнів. Також не рекомендується під час лікування перевищувати встановлені добові дози для дорослих та дітей. У період лікування Де-Нолом не слід застосовувати інші препарати, що містять вісмут. Після закінчення курсового лікування препаратом у дозах, що рекомендуються, концентрація активної діючої речовини в плазмі крові не перевищує 3-58 мкг/л, а інтоксикація спостерігається лише при концентрації вище 100 мкг/л. При застосуванні Де-Нола® можливе фарбування калу в темний колір унаслідок утворення сульфіду вісмуту. Іноді відзначається незначне потемніння мови. Вплив на здатність до керування автотранспортом та управління механізмами Дані про вплив препарату Де-Нол на здатність керувати транспортними засобами та механізмами відсутні.Умови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. Діюча речовина: вісмуту трикалію дицитрат 304,6 мг (у перерахунку на оксид вісмуту Вi2O3 – 120 мг); Допоміжні речовини: крохмаль кукурудзяний – 70,6 мг, повідон К30 – 17,7 мг, поліакрилат калію – 23,6 мг, макрогол 6000 – 6,0 мг, магнію стеарат – 2,0 мг; Оболонка: Опадрай OY-S-7366, складається з: гіпромелозу 5 мПа-с – 3,2 мг, макрогол 6000 – 1,1 мг. Пігулки, покриті плівковою оболонкою 120 мг. По 8 таблеток у блістері з фольги алюмінієвої ламінованої; по 4, 7 або 14 блістерів разом з інструкцією із застосування у картонній пачці.Опис лікарської формиКруглі двоопуклі таблетки, покриті плівковою оболонкою кремово-білого кольору, з написом "gbr 152" видавленим на одному боці і графічним малюнком у вигляді квадрата з уривчастими сторонами та закругленими кутами, видавленим на іншій, без запаху або з легким запахом аміаку.Фармакотерапевтична групаАнтисептичний кишковий та в'яжучий засіб.ФармакокінетикаВісмута субцитрат практично не всмоктується із шлунково-кишкового тракту. Виводиться з калом. Незначна кількість вісмуту, що надійшла до плазми, виводиться з організму нирками.ФармакодинамікаПротивиразковий засіб з бактерицидною активністю щодо Helicobacter pylori. Має також протизапальну та в'яжучу дію. У кислому середовищі шлунка осаджуються нерозчинні вісмуту оксихлорид та цитрат, утворюються хелатні сполуки з білковим субстратом у вигляді захисної плівки на поверхні виразок та ерозій. Збільшуючи синтез простагландину Е, утворення слизу та секрецію гідрокарбонату, стимулює активність цитопротекторних механізмів, підвищує стійкість слизової оболонки шлунково-кишкового тракту до дії пепсину, соляної кислоти, ферментів та солей жовчних кислот. Приводить до накопичення епідермального фактора зростання у зоні дефекту. Знижує активність пепсину.Показання до застосуванняВиразкова хвороба шлунка та дванадцятипалої кишки у фазі загострення, у тому числі асоційована з Helicobacter pylori. Хронічний гастрит та гастродуоденіт у фазі загострення, у тому числі асоційований з Helicobacter pylori. Синдром подразненого кишечника, що протікає переважно із симптомами діареї. Функціональна диспепсія не пов'язана з органічними захворюваннями шлунково-кишкового тракту.Протипоказання до застосуванняДекомпенсована ниркова недостатність, вагітність, лактація, індивідуальна непереносимість препарату, дитячий вік до 4 років.Вагітність та лактаціяЗастосування препарату Де-Нол під час вагітності та в період лактації протипоказане.Побічна діяЗ боку травної системи: можлива поява нудоти, блювання, частішого випорожнення, запорів. Ці явища не є небезпечними для здоров'я і носять тимчасовий характер. Алергічні реакції: висипання на шкірі, свербіж шкіри. При тривалому застосуванні у високих дозах – енцефалопатія, пов'язана з накопиченням вісмуту у ЦНС.Взаємодія з лікарськими засобамиПротягом півгодини до та після прийому Де-Нола® не рекомендується застосування внутрішньо інших лікарських засобів, а також прийом їжі та рідини, зокрема, антацидів, молока, фруктів та фруктових соків. Це пов'язано з тим, що вони при одночасному прийомі можуть впливати на ефективність Де-Нола®. Спільне застосування Де-Нолу з тетрацикліном зменшує всмоктування останнього.Спосіб застосування та дозиДорослим та дітям старше 12-ти років препарат призначають по 1 таблетці 4 рази на добу за 30 хвилин до їди та на ніч або по 2 таблетки 2 рази на добу за 30 хвилин до їди. Дітям віком від 8 до 12 років препарат призначають по 1 таблетці 2 рази на добу за 30 хвилин до їди. Дітям віком від 4 до 8 років: призначають у дозі 8 мг/кг/добу; залежно від маси тіла дитини призначають по 1-2 таблетки на добу (відповідно, 1-2 прийоми на день). При цьому добова доза повинна бути найближчою до розрахункової дози (8 мг/кг/добу). Таблетки приймають за 30 хв до їди з невеликою кількістю води. Тривалість курсу лікування – 4-8 тижнів. Протягом наступних 8 тижнів не слід застосовувати препарати, що містять вісмут. Для ерадикації Helicobacter pylori доцільно застосування Де-Нолу в комбінації з іншими антибактеріальними засобами, що мають антихелікобактерну активність.ПередозуванняПередозування препарату, спричинене тривалим прийомом доз, що перевищують рекомендовані, може призвести до порушення функції нирок. Ці симптоми повністю оборотні при відміні Де-Нола. З появою ознак отруєння препаратом необхідно зробити промивання шлунка, застосувати активоване вугілля та сольові проносні. Надалі лікування має бути симптоматичним. У разі порушення функції нирок, що супроводжується високим рівнем вісмуту в плазмі, можна ввести хелатоутворювачі (Д-пеніциламін, унітіол). У разі вираженого порушення функції нирок показаний гемодіаліз.Запобіжні заходи та особливі вказівкиПрепарат не слід застосовувати понад 8 тижнів. Також не рекомендується під час лікування перевищувати встановлені добові дози для дорослих та дітей. У період лікування Де-Нолом не слід застосовувати інші препарати, що містять вісмут. Після закінчення курсового лікування препаратом у дозах, що рекомендуються, концентрація активної діючої речовини в плазмі крові не перевищує 3-58 мкг/л, а інтоксикація спостерігається лише при концентрації вище 100 мкг/л. При застосуванні Де-Нола® можливе фарбування калу в темний колір унаслідок утворення сульфіду вісмуту. Іноді відзначається незначне потемніння мови. Вплив на здатність до керування автотранспортом та управління механізмами Дані про вплив препарату Де-Нол на здатність керувати транспортними засобами та механізмами відсутні.Умови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаКраплі - 1 мл: Активні речовини: гіпромелоза (гідроксипропілметилцелюлоза) – 3 мг; Допоміжні речовини: бензалконію хлорид – 100 мкг/мл; натрію хлорид – 2 мг/мл; динатрію едетат – 1 мг/мл; натрію фосфат однозаміщений двоводний – 3.5 мг/мл; натрію фосфат двозаміщений 12-водний - 24 мг/млж вода д/і. Краплі очні у вигляді прозорої або злегка опалесцентної, безбарвної або слабко забарвленої рідини.Фармакотерапевтична групаПротектор епітелію рогівки.ФармакодинамікаМає зволожуючу та захисну дію по відношенню до рогівки при зниженій секреції слізної рідини. Маючи високу в'язкість, збільшує тривалість контакту розчину з рогівкою. Показник заломлення розчину аналогічний природним сльозам. Відновлює, стабілізує та відтворює оптичні характеристики слізної плівки. Суб'єктивне та об'єктивне поліпшення стану (зменшення гіперемії, епітелізація вогнищ ураження) зазвичай настає протягом 3-5 днів, виражене поліпшення або повне лікування – протягом 2-3 тижнів.Показання до застосуванняЕрозії та трофічні зміни рогівки; Мікротравми рогівкового епітелію; Бульозні дистрофічні зміни рогівки; Кератопатія; Ектропіон; Деформація повік; Лагофтальм; Гіперчутливість; Гостра фаза хімічного опіку (до моменту повного видалення хімічної речовини та некротизованих тканин). Стан після: Пластичних операцій на повіках; Термічні опіки рогівки та кон'юнктиви; Кератопластика; Кератоектомії. Замісна терапія при зниженій секреції слізної рідини: Синдром "сухих очей" (синдром Шегрена); Ксероз; Кератоз (комбінована терапія). По закінченні проведення додаткових методів дослідження: ґоніоскопії; Електроретинографії; Електроокулографії; Ехобіометричні дослідження очного яблука.Протипоказання до застосуванняПідвищена чутливість до компонентів препарату. Не рекомендується застосування препарату у гострій фазі опіку (до моменту повного видалення токсичної речовини).Побічна діяМісцеві реакції: почуття склеювання повік (через велику в'язкість розчину), алергічні реакції.Спосіб застосування та дозиПрепарат слід закопувати по 1-2 краплі в кон'юнктивальний мішок 4-8 разів на добу. За необхідності можна вводити по 1-2 краплі щогодини. Курс лікування – 2-3 тижні.Запобіжні заходи та особливі вказівкиНе рекомендується носити м'які контактні лінзи в період застосування препарату. При носінні жорстких контактних лінз перед закапуванням препарату їх слід вийняти і знову встановити не раніше, ніж через 20-30 хв після застосування препарату. Не рекомендується тривале застосування препарату Дефіслез. Вплив на здатність до керування автотранспортом та управління механізмами Відразу після інстиляції можлива нечіткість зорового сприйняття, що може спричинити утруднення в керуванні транспортними засобами або під час роботи з механізмами. Тому приступати до виконання роботи, що вимагає чіткості зору, слід не раніше ніж через 15 хв після інстиляції.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
353,00 грн
315,00 грн
Склад, форма випуску та упаковкаДекстроза, хлорид натрію, натрію цитрат, калію хлорид. Порошок для приготування розчину для внутрішнього прийому по 9,45 грам в пакет-саші, 20 шт.ХарактеристикаКоригує втрату електролітів та рідини при інтоксикації організму, що супроводжується діареєю та блюванням. Сприяє регітратації, приводить у норму кислотно-лужний баланс. Виявляє профілактику втрати рідини при теплових та фізичних навантаженнях.РекомендуєтьсяДля заповнення дефіциту солей калію та натрію, води та глюкози при втраті рідини, додаткове джерело калію, містить натрій та глюкозу.Протипоказання до застосуванняІндивідуальна непереносимість компонентів препарату, порушення функції нирок, цукровий діабет.Спосіб застосування та дозиПри втраті рідини вміст пакету або одну столову ложку порошку (9,45 г) розчиняють у 0,5 л свіжокип'яченої води кімнатної температури та випивають порціями для дітей з 3 до 11 років по 20-50 мл, для дітей з 11 років та дорослих по 50-100 мл кожні 5-10 хвилин. Курс прийому 3-4 дні або до усунення причин втрати рідини; - Для профілактики втрати рідини вміст пакета або одну столову ложку порошку (9,45 г) розчиняють у 1л води кімнатної температури. Прийом слід починати невеликими ковтками з появою спраги і припиняти в міру її вгамування. Приготовлений розчин зберігати трохи більше 24ч. Добовий прийом для дітей з 3 до 11 років один пакет або одна столова ложка порошку (9,45 г), з 11 до 14 років два пакети або 2 столові ложки порошку (18,9 г), з 14 до 18 років чотири пакети або 4 столові ложки порошку (37,8 г),для дорослих 5 пакетів або 5 столових ложок порошку (47,25 г).Запобіжні заходи та особливі вказівкиПеред застосуванням проконсультуйтеся зі спеціалістом.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Упакування: фл. Виробник: Натуральні олії Завод-виробник: Натуральні олії(Росія). .
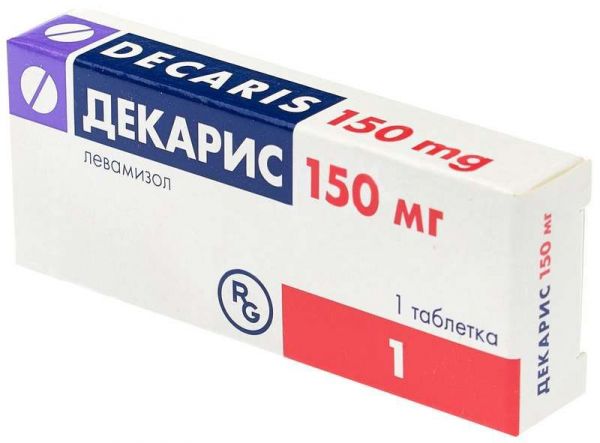
Склад, форма випуску та упаковкаПігулки - 1 таб. Активна речовина: левамізол гідрохлорид 177 мг, що відповідає вмісту левамізолу 150 мг. крохмаль кукурудзяний, лактози моногідрат, сахароза, тальк, повідон K90, магнію стеарат. 1 шт. - упаковки осередкові контурні (1) - пачки картонні.Опис лікарської формиТаблетки ;майже білого кольору, круглі, плоскі, з фаскою та з гравіюванням "DECARIS 150" на одній стороні.Фармакотерапевтична групаДіюча речовина препарату Декаріс – левамізол є протигельмінтним засобом. Діючи на гангліоподібні утворення нематод, Декаріс викликає деполяризуючу нейром'язову паралізацію мембрани м'язів гельмінтів, блокує сукцинатдегідрогеназу, пригнічує фумаратдегідрогеназу, порушуючи перебіг біоенергетичних процесів гельмінтів. Таким чином, паралізовані нематоди видаляються з організму нормальною перистальтикою кишечника протягом 24 годин після прийому препарату.ФармакокінетикаВсмоктування Левамізол при прийомі внутрішньо у дозі 50 мг швидко всмоктується із шлунково-кишкового тракту. Cmax ; у плазмі крові визначається в середньому через 1.5-2 години після прийому препарату. Метаболізм та виведення Левамізол піддається інтенсивному метаболізму в печінці, основні його метаболіти - п-гідрокси-левамізол та його глюкуронід. T1/2; з організму становить 3-6 год. У незміненому вигляді нирками виділяється менше 5%, через кишечник менш ніж 0.2% введеної дози.Клінічна фармакологіяПротигельмінтний препарат.Показання до застосуванняЗараження гельмінтами Ascaris lumbricoides, Necator americanus та Ancylostoma duodenale.Протипоказання до застосуванняАгранулоцитоз, спричинений лікарськими засобами (в анамнезі); період лактації; дитячий вік до 3 років; дитячий вік (для пігулок 150 мг); підвищена чутливість до будь-якого компонента препарату. З обережністю призначають препарат при нирковій та/або печінковій недостатності, пригніченні кістковомозкового кровотворення.Вагітність та лактаціяПризначення препарату при вагітності можливе лише в тому випадку, коли ймовірна користь для матері перевищує потенційний ризик для плода. За необхідності застосування препарату в період грудного вигодовування слід вирішити питання про припинення грудного вигодовування. Застосування у дітей Препарат протипоказаний дітям віком до 3 років. Пігулки 150 мг не призначають дітям.Побічна діяГоловний біль, безсоння, запаморочення, відчуття серцебиття, судоми, диспепсичні явища (нудота, блювання, біль у животі, діарея). Є повідомлення про розвиток побічних ефектів з боку ЦНС (енцефалопатії) через 2-5 тижнів після прийому препарату, а також про алергічні реакції (шкірний висип), судоми. У більшості пацієнтів ці явища були оборотними, і раннє застосування глюкокортикостероїдної терапії покращувало прогноз. Зв'язок цих симптомів із прийомом Декаріса не цілком переконливий. При застосуванні великих доз або тривалої терапії може спостерігатися лейкопенія, агранулоцитоз, тремор.Взаємодія з лікарськими засобамиПри одночасному прийомі препарату зі спиртними напоями спостерігаються дисульфірамоподібні явища. Потрібна обережність при застосуванні Декаріс з препаратами, що впливають на кровотворення. При одночасному прийомі препарату з кумариноподібними антикоагулянтами протромбіновий час може збільшитись, тому необхідно скоригувати дозу перорального антикоагулянту. Декаріс збільшує рівень фенітоїну в крові, тому при одночасному їх застосуванні необхідно контролювати рівень фенітоїну в крові. Декаріс не можна одночасно застосовувати з ліпофільними препаратами, такими як тетрахлорметан, тетрахлоретилен, олія хеноподію, хлороформ або ефір, т.я. його токсичність може посилитись.Спосіб застосування та дозиПрепарат доцільно приймати після їди з невеликою кількістю води, увечері. Дорослим призначається одноразово 1 таблетка 150 мг. ;Дітям віком від 3 до 6 років ;(10-20 кг) - 25-50 мг (0.5-1 таб. по 50 мг); ;дітям віком від 6 до 10 років ;(20-30 кг) 50-75 мг (1-1.5 таб. по 50 мг), ;дітям віком від 10 до 14 років ;(30-40 кг) - 75- 100 мг (1.5-2 таб. по 50 мг) одноразово. Немає потреби у прийомі проносних засобів або спеціальної дієти. За потреби прийом препарату можна повторити через 7-14 днів.ПередозуванняСимптоми: ;при введенні великої дози левамізолу (понад 600 мг) було описано такі ознаки інтоксикації - нудота, блювання, сонливість, судоми, пронос, біль голови, запаморочення і сплутаність свідомості. Лікування: при випадковому передозуванні і якщо після прийому препарату не пройшло багато часу, проводиться промивання шлунка. Необхідний моніторинг життєво важливих функцій організму та проведення симптоматичної терапії. За наявності ознак антихолінестеразної дії можна ввести атропін.Запобіжні заходи та особливі вказівкиПід час та після прийому препарату протягом 24 годин не можна вживати спиртні напої. Немає достатніх даних про те, що левамізол, що застосовується як антигельмінтний засіб, пригнічує нервову систему. Вплив препарату на здатність до керування транспортними засобами та механізмами У зв'язку з тим, що при прийомі препарату може виникнути минуще, слабко виражене запаморочення, слід бути обережним при керуванні автомобілем або при роботі з механізмами протягом усього курсу лікування.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. Активна речовина: Левамізол 50 мг. крохмаль кукурудзяний, лактози моногідрат, сахароза, тальк, повідон K90, магнію стеарат. 2 шт. - упаковки осередкові контурні (1) - пачки картонні.Опис лікарської формиТаблетки ;майже білого кольору, круглі, плоскі, з фаскою та з гравіюванням "DECARIS 150" на одній стороні.Фармакотерапевтична групаДіюча речовина препарату Декаріс – левамізол є протигельмінтним засобом. Діючи на гангліоподібні утворення нематод, Декаріс викликає деполяризуючу нейром'язову паралізацію мембрани м'язів гельмінтів, блокує сукцинатдегідрогеназу, пригнічує фумаратдегідрогеназу, порушуючи перебіг біоенергетичних процесів гельмінтів. Таким чином, паралізовані нематоди видаляються з організму нормальною перистальтикою кишечника протягом 24 годин після прийому препарату.ФармакокінетикаВсмоктування Левамізол при прийомі внутрішньо у дозі 50 мг швидко всмоктується із шлунково-кишкового тракту. Cmax ; у плазмі крові визначається в середньому через 1.5-2 години після прийому препарату. Метаболізм та виведення Левамізол піддається інтенсивному метаболізму в печінці, основні його метаболіти - п-гідрокси-левамізол та його глюкуронід. T1/2; з організму становить 3-6 год. У незміненому вигляді нирками виділяється менше 5%, через кишечник менш ніж 0.2% введеної дози.Клінічна фармакологіяПротигельмінтний препарат.Показання до застосуванняЗараження гельмінтами Ascaris lumbricoides, Necator americanus та Ancylostoma duodenale.Протипоказання до застосуванняАгранулоцитоз, спричинений лікарськими засобами (в анамнезі); період лактації; дитячий вік до 3 років; дитячий вік (для пігулок 150 мг); підвищена чутливість до будь-якого компонента препарату. З обережністю призначають препарат при нирковій та/або печінковій недостатності, пригніченні кістковомозкового кровотворення.Вагітність та лактаціяПризначення препарату при вагітності можливе лише в тому випадку, коли ймовірна користь для матері перевищує потенційний ризик для плода. За необхідності застосування препарату в період грудного вигодовування слід вирішити питання про припинення грудного вигодовування. Застосування у дітей Препарат протипоказаний дітям віком до 3 років. Пігулки 150 мг не призначають дітям.Побічна діяГоловний біль, безсоння, запаморочення, відчуття серцебиття, судоми, диспепсичні явища (нудота, блювання, біль у животі, діарея). Є повідомлення про розвиток побічних ефектів з боку ЦНС (енцефалопатії) через 2-5 тижнів після прийому препарату, а також про алергічні реакції (шкірний висип), судоми. У більшості пацієнтів ці явища були оборотними, і раннє застосування глюкокортикостероїдної терапії покращувало прогноз. Зв'язок цих симптомів із прийомом Декаріса не цілком переконливий. При застосуванні великих доз або тривалої терапії може спостерігатися лейкопенія, агранулоцитоз, тремор.Взаємодія з лікарськими засобамиПри одночасному прийомі препарату зі спиртними напоями спостерігаються дисульфірамоподібні явища. Потрібна обережність при застосуванні Декаріс з препаратами, що впливають на кровотворення. При одночасному прийомі препарату з кумариноподібними антикоагулянтами протромбіновий час може збільшитись, тому необхідно скоригувати дозу перорального антикоагулянту. Декаріс збільшує рівень фенітоїну в крові, тому при одночасному їх застосуванні необхідно контролювати рівень фенітоїну в крові. Декаріс не можна одночасно застосовувати з ліпофільними препаратами, такими як тетрахлорметан, тетрахлоретилен, олія хеноподію, хлороформ або ефір, т.я. його токсичність може посилитись.Спосіб застосування та дозиПрепарат доцільно приймати після їди з невеликою кількістю води, увечері. Дорослим призначається одноразово 1 таблетка 150 мг. ;Дітям віком від 3 до 6 років ;(10-20 кг) - 25-50 мг (0.5-1 таб. по 50 мг); ;дітям віком від 6 до 10 років ;(20-30 кг) 50-75 мг (1-1.5 таб. по 50 мг), ;дітям віком від 10 до 14 років ;(30-40 кг) - 75- 100 мг (1.5-2 таб. по 50 мг) одноразово. Немає потреби у прийомі проносних засобів або спеціальної дієти. За потреби прийом препарату можна повторити через 7-14 днів.ПередозуванняСимптоми: ;при введенні великої дози левамізолу (понад 600 мг) було описано такі ознаки інтоксикації - нудота, блювання, сонливість, судоми, пронос, біль голови, запаморочення і сплутаність свідомості. Лікування: при випадковому передозуванні і якщо після прийому препарату не пройшло багато часу, проводиться промивання шлунка. Необхідний моніторинг життєво важливих функцій організму та проведення симптоматичної терапії. За наявності ознак антихолінестеразної дії можна ввести атропін.Запобіжні заходи та особливі вказівкиПід час та після прийому препарату протягом 24 годин не можна вживати спиртні напої. Немає достатніх даних про те, що левамізол, що застосовується як антигельмінтний засіб, пригнічує нервову систему. Вплив препарату на здатність до керування транспортними засобами та механізмами У зв'язку з тим, що при прийомі препарату може виникнути минуще, слабко виражене запаморочення, слід бути обережним при керуванні автомобілем або при роботі з механізмами протягом усього курсу лікування.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаМазь - 1 г: Активні речовини: дексаметазон 300 мкг, гентаміцину сульфат 5 мг, що відповідає вмісту гентаміцину 3 мг. Допоміжні речовини: вазелін білий – 775.98 мг, парафін рідкий – 149.13 мг, ланолін – 69.9 мг. 2.5 г - туби алюмінієві (1) з поліетиленовим наконечником - пачки картонні.Опис лікарської формиМазь очна; білого кольору з жовтуватим відтінком, напівпрозора.Фармакотерапевтична групаКомбінований препарат для місцевого застосування у офтальмології. Чинить протиалергічну, протизапальну та антибактеріальну дію. Дексаметазон; - глюкокортикостероїд, що має протиалергічну та виражену протизапальну дію. Індекс відносної протизапальної активності становить 30. Гентаміцин; - антибіотик групи аміноглікозидів, характеризується широким спектром дії. Активний щодо більшості грампозитивних та грамнегативних мікроорганізмів, у т.ч. Pseudomonas aeruginosa, Escherichia coli, Klebsiella spp., Salmonella spp., Proteus spp., Serratia spp. Помірно активний щодо Staphylococcus spp.ФармакокінетикаПри місцевому застосуванні дексаметазон добре проникає в епітелій рогівки та кон'юнктиву; при цьому у водянистій волозі очі досягаються терапевтичні концентрації; при запаленні чи пошкодженні слизової оболонки швидкість пенетрації збільшується. Гентаміцину сульфат при місцевому застосуванні виявляється в терапевтичній концентрації в стромі рогівки, у волозі передньої камери, склоподібному тілі протягом 6 год.Клінічна фармакологіяКлініко-фармакологічна група: ;Препарат з антибактеріальною та протизапальною дією для місцевого застосування в офтальмології.Показання до застосуванняІнфекції переднього відрізка ока, спричинені чутливою до гентаміцину мікрофлорою (кон'юнктивіт, кератит, блефарит, ячмінь); алергічні процеси переднього відрізка ока, що супроводжуються бактеріальним інфікуванням; профілактика та лікування запальних явищ у післяопераційному періоді (після видалення катаракти та проведення антиглаукомних операцій).Протипоказання до застосуванняКератит, викликаний вірусами Herpes simplex та Varicella zoster (деревоподібний кератит); вірусні захворювання рогівки та кон'юнктиви (в т.ч. при вітряній віспі); грибкові захворювання очей; мікобактеріальні інфекції очей; гострі гнійні захворювання очей із ураженням епітелію рогівки; епітеліопатія рогівки; травми та виразкові ураження рогівки; підвищений внутрішньоочний тиск; І триместр вагітності; дитячий та підлітковий вік до 18 років (у зв'язку з відсутністю даних щодо ефективності та безпеки); носіння контактних лінз; - підвищена чутливість до компонентів препарату. Під час застосування препарату не рекомендується користуватися контактними лінзами.Вагітність та лактаціяАдекватних та строго контрольованих клінічних досліджень безпеки застосування препарату Декса-Гентаміцин при вагітності та в період лактації не проводилося. У II та III триместрах вагітності та в період грудного вигодовування препарат можна застосовувати у тому випадку, коли передбачувана користь терапії для матері перевищує потенційний ризик для плода чи дитини. Протипоказаний у І триместрі вагітності. Застосування у дітей Протипоказаний у дитячому та підлітковому віці до 18 років.Побічна діяРідко: алергічні реакції, відчуття печіння в оці після застосування препарату. Можливо: ;контактний дерматит, герпетичний кератит, перфорація рогівки за наявності кератиту, грибкова інфекція, посилення виразності бактеріальної інфекції рогівки, птозу, мідріазу. Застосування після травм рогівки може призвести до уповільнення загоєння. При тривалому застосуванні – розвиток вторинної глаукоми, стероїдної катаракти.Взаємодія з лікарськими засобамиПри сумісному застосуванні з атропіном, іншими холінергічними препаратами, препаратами, що викликають мідріаз, можливе підвищення внутрішньоочного тиску. При місцевому застосуванні гентаміцин несумісний з амфотерицином, гепарином, сульфадіазином, цефалотином і клоксациліном. Місцеве застосування цих препаратів разом із гентаміцином може призвести до відкладення преципітатів у кон'юнктивальній порожнині.Спосіб застосування та дозиСмужку мазі довжиною 1 см закладають у кон'юнктивальний мішок 2-3 рази на добу. Під час аплікації очної мазі слід уникати контакту тюбика із поверхнею шкіри або кон'юнктиви. Тривалість лікування Декса-Гентаміцин зазвичай не перевищує 2-3 тижнів. Тривалість терапії визначається ефективністю препарату, вираженістю симптоматики та ймовірністю розвитку побічних ефектів. При одночасному застосуванні кількох офтальмологічних лікарських засобів рекомендується закладати Декса-Гентаміцин у формі очної мазі не раніше, ніж через 15 хв після використання очних крапель.ПередозуванняПри застосуванні препарату Декса-Гентаміцин передозування малоймовірне.Запобіжні заходи та особливі вказівкиПри тривалості застосування препарату більше 2 тижнів, а також у пацієнтів із зазначенням в анамнезі на глаукому рекомендується регулярно контролювати внутрішньоочний тиск. Якщо використання контактних лінз є необхідним, їх слід виймати перед застосуванням препарату Декса-Гентамицин у формі очних крапель і встановлювати знову не раніше ніж через 20 хв. Пацієнт повинен бути проінформований про те, що при виникненні побічних явищ слід негайно припинити лікування та звернутися до офтальмолога. Використання у педіатрії До цих пір дані клінічних досліджень безпеки та ефективності застосування препарату Декса-Гентаміцин у дітей відсутні. Застосування препарату в педіатрії можливе, якщо очікуваний терапевтичний ефект перевищує потенційний ризик розвитку побічних реакцій. Вплив на здатність до керування автотранспортом та управління механізмами Відразу після застосування препарату Декса-Гентаміцин може виникнути короткочасне порушення гостроти зору, що спричиняє уповільнення психомоторних реакцій. Тому не рекомендується застосовувати препарат безпосередньо перед роботою з механізмами та керуванням автотранспорту. Протягом 30 хв після інстиляції необхідно утримуватись від занять, що потребують підвищеної уваги.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
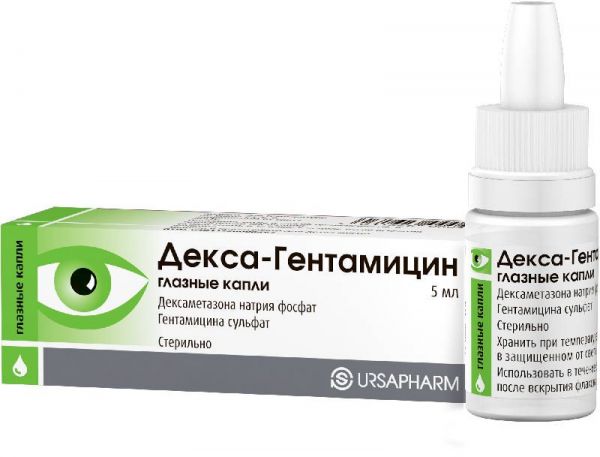
Склад, форма випуску та упаковкаКраплі - 1 мл: Активні речовини: дексаметазону натрію фосфат 1 мг, гентаміцину сульфат 5 мг, що відповідає вмісту гентаміцину 3 мг. Допоміжні речовини: бензалконію хлорид (консервант) – 0.05 мг, калію гідрофосфат – 1.88 мг, калію дигідрофосфат – 5.86 мг, натрію хлорид – 5 мг, вода д/і – до 1 мл. 5 мл - флакони-крапельниці полімерні (1) - пачки картонні.Опис лікарської формиКраплі очні; безбарвні, прозорі.Фармакотерапевтична групаКомбінований препарат для місцевого застосування у офтальмології. Чинить протиалергічну, протизапальну та антибактеріальну дію. Дексаметазон; - глюкокортикостероїд, що має протиалергічну та виражену протизапальну дію. Індекс відносної протизапальної активності становить 30. Гентаміцин; - антибіотик групи аміноглікозидів, характеризується широким спектром дії. Активний щодо більшості грампозитивних та грамнегативних мікроорганізмів, у т.ч. Pseudomonas aeruginosa, Escherichia coli, Klebsiella spp., Salmonella spp., Proteus spp., Serratia spp. Помірно активний щодо Staphylococcus spp.ФармакокінетикаПри місцевому застосуванні дексаметазон добре проникає в епітелій рогівки та кон'юнктиву; при цьому у водянистій волозі ока досягаються терапевтичні концентрації; при запаленні чи пошкодженні слизової оболонки швидкість пенетрації збільшується. Гентаміцину сульфат при місцевому застосуванні виявляється в терапевтичній концентрації у стромі рогівки, у волозі передньої камери, склоподібному тілі протягом 6 год.Клінічна фармакологіяКлініко-фармакологічна група: ;Препарат з антибактеріальною та протизапальною дією для місцевого застосування в офтальмології.Показання до застосуванняІнфекції переднього відрізка ока, спричинені чутливою до гентаміцину мікрофлорою (кон'юнктивіт, кератит, блефарит, ячмінь); алергічні процеси переднього відрізка ока, що супроводжуються бактеріальним інфікуванням; профілактика та лікування запальних явищ у післяопераційному періоді (після видалення катаракти та проведення антиглаукомних операцій).Протипоказання до застосуванняКератит, викликаний вірусами Herpes simplex та Varicella zoster (деревоподібний кератит); вірусні захворювання рогівки та кон'юнктиви (в т.ч. при вітряній віспі); грибкові захворювання очей; мікобактеріальні інфекції очей; гострі гнійні захворювання очей із ураженням епітелію рогівки; епітеліопатія рогівки; травми та виразкові ураження рогівки; підвищений внутрішньоочний тиск; І триместр вагітності; дитячий та підлітковий вік до 18 років (у зв'язку з відсутністю даних щодо ефективності та безпеки); носіння контактних лінз; - підвищена чутливість до компонентів препарату. Під час застосування препарату не рекомендується користуватися контактними лінзами.Вагітність та лактаціяАдекватних та строго контрольованих клінічних досліджень безпеки застосування препарату Декса-Гентаміцин при вагітності та в період лактації не проводилося. У II та III триместрах вагітності та в період грудного вигодовування препарат можна застосовувати у тому випадку, коли передбачувана користь терапії для матері перевищує потенційний ризик для плода чи дитини. Протипоказаний у І триместрі вагітності. Застосування у дітей Протипоказаний у дитячому та підлітковому віці до 18 років.Побічна діяРідко: алергічні реакції, відчуття печіння в оці після застосування препарату. Можливо: ;контактний дерматит, герпетичний кератит, перфорація рогівки за наявності кератиту, грибкова інфекція, посилення виразності бактеріальної інфекції рогівки, птозу, мідріазу. Застосування після травм рогівки може призвести до уповільнення загоєння. При тривалому застосуванні – розвиток вторинної глаукоми, стероїдної катаракти.Взаємодія з лікарськими засобамиПри сумісному застосуванні з атропіном, іншими холінергічними препаратами, препаратами, що викликають мідріаз, можливе підвищення внутрішньоочного тиску. При місцевому застосуванні гентаміцин несумісний з амфотерицином, гепарином, сульфадіазином, цефалотином і клоксациліном. Місцеве застосування цих препаратів разом із гентаміцином може призвести до відкладення преципітатів у кон'юнктивальній порожнині.Спосіб застосування та дозиОчні краплі Декса-Гентаміцин закопують у кон'юнктивальний мішок по 1-2 краплі 4-6 разів на добу.ПередозуванняПри застосуванні препарату Декса-Гентаміцин передозування малоймовірне.Запобіжні заходи та особливі вказівкиПри тривалості застосування препарату більше 2 тижнів, а також у пацієнтів із зазначенням в анамнезі на глаукому рекомендується регулярно контролювати внутрішньоочний тиск. Якщо використання контактних лінз є необхідним, їх слід виймати перед застосуванням препарату Декса-Гентамицин у формі очних крапель і встановлювати знову не раніше ніж через 20 хв. Пацієнт повинен бути проінформований про те, що при виникненні побічних явищ слід негайно припинити лікування та звернутися до офтальмолога. Використання у педіатрії До цих пір дані клінічних досліджень безпеки та ефективності застосування препарату Декса-Гентаміцин у дітей відсутні. Застосування препарату в педіатрії можливе, якщо очікуваний терапевтичний ефект перевищує потенційний ризик розвитку побічних реакцій. Вплив на здатність до керування автотранспортом та управління механізмами Відразу після застосування препарату Декса-Гентаміцин може виникнути короткочасне порушення гостроти зору, що спричиняє уповільнення психомоторних реакцій. Тому не рекомендується застосовувати препарат безпосередньо перед роботою з механізмами та керуванням автотранспорту. Протягом 30 хв після інстиляції необхідно утримуватись від занять, що потребують підвищеної уваги.Умови відпустки з аптекЗа рецептомВідео на цю тему
329,00 грн
279,00 грн
Склад, форма випуску та упаковкаГранули: Діюча речовина: Декскетопрофен трометамол 36,90 мг (еквівалент декскетопрофену) - 25,00 мг; Допоміжні речовини: амонію гліцирризінат, неогесперидин-дигідрохалкон, барвник хіноліновий жовтий (Е104), ароматизатор лимонний, сахароза. Гранули для приготування розчину для вживання, 25 мг. По 2,5 г гранул у пакетики із фольги алюмінієвої/поліетилену низької щільності. По 4, 10, 20 або 30 пакетиків з інструкцією із застосування препарату у картонній пачці.Інформація від виробникаТермін придатності до 4 років. Не застосовувати після закінчення терміну придатності, вказаного на упаковці.Опис лікарської формиГранули неправильної форми жовтого кольору із лимонним запахом.ФармакокінетикаВсмоктування Декскетопрофен після прийому внутрішньо швидко всмоктується із шлунково-кишкового тракту (ЖКТ), час досягнення максимальної концентрації (ТСmax) у формі гранул для приготування розчину для внутрішнього прийому становить 0,25–0,33 год. Порівняння фармакокінетичних показників декскетопрофену у формі таблеток і у формі гранул для приготування розчину для прийому внутрішньо в дозах 12,5 мг і 25 мг показало, що обидві лікарські форми мають подібну біодоступність за показником площа під кривою «концентрація-час» (AUC). Максимальна концентрація (Сmax) у плазмі після прийому декскетопрофену у формі гранул для приготування розчину для прийому внутрішньо на 30% вище, ніж прийом у формі таблеток. Одночасний прийом їжі уповільнює всмоктування декскетопрофену (збільшується ТСmax, знижується Cmax), при цьому значення AUC не змінюється. Розподіл Період напіврозподілу декскетопрофену становить близько 0,35 год. Середнє значення обсягу розподілу декскетопрофену становить менше 0,25 л/кг як у препарату з високим ступенем зв'язування з білами плазми (99%). Метаболізм та виведення Після застосування декскетопрофену в сечі виявляється лише його оптичний S-(+) ізомер, що свідчить про відсутність трансформації препарату на оптичний R-(–) ізомер в організмі людини. Основним шляхом метаболізму декскетопрофену є його кон'югація з глюкуроновою кислотою з подальшим виведенням нирками. Період напіввиведення (Т1/2) декскетопрофену становить 1,65 год. За даними фармакокінетичних досліджень, при багаторазовому прийомі декскетопрофену значення показників AUC після прийому останньої дози не відрізняються від значень після його одноразового прийому, що вказує на відсутність кумуляції препарату.ФармакодинамікаДекскетопрофену трометамол, трометамінова сіль S-(+) енантіомеру пропіонової кислоти, відноситься до нестероїдних протизапальних препаратів (НПЗП) і має знеболюючий. протизапальною та жарознижувальною дією. Механізм дії декскетопрофену пов'язаний із зменшенням синтезу простагландинів за рахунок пригнічення активності циклооксигеназ (ЦОГ-1 та ЦОГ-2). Препарат інгібує перетворення арахідонової кислоти в циклічні ендопероксиди PGG2 і PGH2, які продукують простагландини PGE1, PGE2, PGE2α і PGD2, а також простациклін PG12 і тромбоксан (ТхА2 і ТхВ2). Крім того, інгібування синтезу простагландинів може впливати на інші медіатори запалення, такі як кініни, забезпечуючи не лише пряму, а й опосередковану дію. Інгібуюча дія декскетопрофену щодо активності ЦОГ-1 та ЦОГ-2 продемонстрована у лабораторних тварин та у людей. Клінічні дослідження на різних клінічних моделях болю показали, що декскетопрофен має виражену аналгетичну активність. За даними досліджень знеболюючий ефект настає через 30 хв після прийому препарату, тривалість знеболювальної дії становить – 6 год. Швидке всмоктування декскетопрофену, що спостерігалося, при прийомі у формі гранул для приготування розчину для прийому внутрішньо в порівнянні з таблетованою формою може проявлятися в більш швидкому настанні знеболювального ефекту.Показання до застосуванняСимптоматичне лікування больового синдрому (слабко та помірно вираженого) різного походження, у т. ч., м'язово-скелетний біль, альгодисменорея (болючі менструації), зубний біль. Препарат призначений для симптоматичного лікування, зменшення болю та запалення на момент застосування.Протипоказання до застосуваннягіперчутливість до декскетопрофену, інших компонентів препарату та будь-яких нестероїдних протизапальних засобів: розвиток нападів астми, бронхоспазму, гострого риніту або носових поліпів, поява кропив'янки або ангіоневротичного набряку при застосуванні препаратів з аналогічною дією (наприклад, ацетилсаліцилової (АСК) та інших нестероїдних протизапальних засобів); фотоалергічні або фототоксичні реакції при застосуванні кетопрофену або фібратів в анамнезі; шлунково-кишкові кровотечі, виразки або перфорації в анамнезі, включаючи пов'язані з попереднім застосуванням нестероїдних протизапальних засобів; хронічна диспепсія; ерозивно-виразкові ураження шлунково-кишкового тракту на стадії загострення; шлунково-кишкові кровотечі; інші активні кровотечі (у тому числі підозра на внутрішньочерепний крововилив); хвороба Крона, виразковий коліт; печінкова недостатність тяжкого ступеня тяжкості (10-15 балів за шкалою ЧайлдП'ю); прогресуючі захворювання нирок, підтверджена гіперкаліємія; хронічна хвороба нирок (ХХН): стадія 3а (швидкість клубочкової фільтрації (ШКФ) 45-49 мл/хв/1,73 м2), стадія 3б (ШКФ 30-44 мл/хв/1,73 м2), стадія 4 (ШКФ 15 -29 мл/хв/1,7З м2) стадія 5 (СКФ період після проведення аортокоронарного шунтування; тяжка серцева недостатність; геморагічний діатез та інші порушення згортання крові; тяжке зневоднення (внаслідок блювання діареї або недостатнього споживання рідини); вік до 18 років (у зв'язку з відсутністю даних із безпеки); вагітність та період грудного вигодовування; дефіцит сахарази/ізомальтази, непереносимість фруктози, глюкозо-галактозна мальабсорбція. З обережністю Перець застосуванням препарату за наявності станів, зазначених у цьому розділі, слід проконсультуватися з лікарем. Захворювання печінки в анамнезі, печінкова порфірія (включаючи гостру переміжну порфірію) хронічна хвороба нирок, стадія 2 (СКФ 60-89 мл/хв/1,7З м2), хронічна серцева недостатність, артеріальна гіпертензія, зневоднення т. ч. після хірургічного втручання), у літніх пацієнтів старше 65 років (в т. ч. діуретики, ослаблені пацієнти і пацієнти з низькою масою тіла у пацієнтів, безпосередньо після великих хірургічних втручань, бронхіальна астма, одночасне застосування глюкокортикостероїдів ч. преднізолону), антикоагулянтів (в т. ч. варфарину), антиагрегантів (в т. ч. ацетилсаліцилової кислоти, клопідогрелу) селективних інгібіторів зворотного захоплення серотоніну (в т. ч. циталопраму, флуоксетину, парок ,цереброваскулярні захворювання, дисліпідемія/гіперліпідемія, цукровий діабет, захворювання периферичних артерій, куріння, наявність інфекції Helicobacter pylori. системний червоний вовчак (ВКВ) та інші системні захворювання сполучної тканини, порушення кровотворення, тривале застосування нестероїдних протизапальних засобів, туберкульоз, виражений остеопороз алкоголізм, тяжкі соматичні захворювання.Вагітність та лактаціяЗастосування препарату Дексалгін при вагітності та в період грудного вигодовування протипоказане. Пригнічення синтезу простагландинів може несприятливо впливати на вагітність та/або розвиток ембріона та плода. Результати епідеміологічних досліджень свідчать, що препарати, що пригнічують синтез простагландинів, які застосовуються на ранніх стадіях вагітності, здатні збільшувати ризик мимовільного аборту. а також розвитку у плода пороку серця та незарощення передньої черевної стінки; так, абсолютний ризик розвитку аномалій серцево-судинної системи зростав приблизно з 1% до 1,5%. Вважається, що ризик зростає зі збільшенням дози та тривалості застосування. У третьому триместрі вагітності всі інгібітори синтезу простагландинів можуть призводити до розвитку у плода серцево-легеневої патології (передчасне закриття артеріальної протоки та гіпертензія в системі легеневої артерії) та порушення функції нирок, яке може прогресувати та призводити до ниркової недостатності з розвитком олігогідрів. Крім того, навіть при застосуванні в низьких дозах, у матері наприкінці вагітності та у новонародженого можливе збільшення часу кровотечі, пов'язане з антиагрегантною дією препарату, а також придушення скорочувальної активності матки, що призводить до запізнення пологової діяльності або затяжних пологів. Відомостей про проникнення декскетопрофену у материнське молоко немає. Препарат Дексалгін, як і інші нестероїдні протизапальні засоби, може знижувати жіночу фертильність, тому його не рекомендується призначати жінкам, які планують вагітність. У жінок, які мають проблеми із зачаттям або проходять обстеження у зв'язку з безпліддям, слід розглянути можливість відміни декскетопрофену.Побічна діяПобічні ефекти, зв'язок яких з декскетопрофеном за даними клінічних досліджень (лікарська форма таблетки) визнано, як мінімум, можливим, а також побічні ефекти, повідомлення яких були отримані після виходу препарату Дексалгін у формі гранул для приготування розчину на ринок, наведені нижче відповідно із системно-органною класифікацією та класифікацією ВООЗ за низхідною частотою виникнення: дуже часто (≥ 1/10), часто (≥ 1/100,< 1/10) нечасто (≥ 1/1000,< 1/100), рідко (≥ 1/10000, <1/1000). дуже рідко (< 1 10 000), включаючи окремі повідомлення. У зв'язку з тим, що Сmax декскетопрофену при прийомі у формі гранул для приготування розчину для внутрішнього прийому в плазмі крові вище, ніж при прийомі у формі таблеток, не можна виключити підвищення ризику побічних ефектів (в т. ч. з боку ШКТ). Порушення з боку крові та лімфатичної системи - Дуже рідко: нейтропенія, тромбоцитопенія. Порушення з боку імунної системи Рідко: набряк гортані; Дуже рідко: анафілактичні реакції. включаючи анафілактичний шок. Порушення з боку обміну речовин та харчування - Рідко: анорексія. Порушення психіки – Нечасто: безсоння, відчуття занепокоєння. Порушення з боку нервової системи: - Нечасто: головний біль, відчуття оглушеності, сонливість; Рідко: парестезії, непритомність. Порушення органу зору - Дуже рідко: нечіткість зору. Порушення з боку органу слуху та лабіринтні порушення - Нечасто: запаморочення; Дуже рідко: дзвін у вухах. Порушення з боку серця – Нечасто: відчуття серцебиття; Дуже рідко: тахікардія. Порушення з боку судинної системи: - Нечасто: припливи; Рідко: підвищення артеріального тиску; Дуже рідко: зниження артеріального тиску. Порушення з боку дихальної системи, органів грудної клітки та середостіння - Рідко: брадипное; Дуже рідко: бронхоспазм, задишка. Порушення з боку шлунково-кишкового тракту: - Часто: нудота та/або блювання, біль у животі, діарея, диспепсія; Нечасто: гастрит, запор, сухість у роті, метеоризм; Рідко: виразка, виразкова кровотеча або перфорація виразки; Дуже рідко панкреатит. Порушення з боку печінки та жовчовивідних шляхів - Рідко: пошкодження клітин печінки. Порушення з боку шкіри та підшкірно-жирової клітковини - Нечасто: шкірний висип; Рідко: кропив'янка, мені, підвищене потовиділення; Дуже рідко: синдром Стівенса-Джонсона, токсичний епідермальний некроліз (синдром Лайєлла), набряк Квінке, набряк обличчя, реакція фотосенсибілізації, свербіж шкіри. Порушення з боку скелетно-м'язової та сполучної тканини - Рідко: біль у спині. Порушення з боку нирок та сечовивідних шляхів: - Рідко: поліурія, гостра ниркова недостатність; Дуже рідко: нефрит чи нефротичний синдром. Порушення з боку репродуктивної системи та молочних залоз - Рідко: порушення менструального циклу, порушення функції передміхурової залози. Системні порушення та реакції у місці введення препарату: - Нечасто: стомлюваність, біль, астенія, ригідність м'язів, загальне нездужання; Рідко: периферичні набряки. Додаткові методи дослідження: - Рідко: зміна показників функціональних проб печінки. Найчастіше спостерігаються побічні ефекти з боку шлунково-кишкового тракту. Можливий розвиток виразки, перфорації або шлунково-кишкової кровотечі, іноді з летальним результатом особливо у літніх пацієнтів. За наявними даними, на фоні застосування препарату виникали нудота, блювання, діарея, метеоризм, запор, диспептичні явища, біль у животі, мелена, кривава блювота, виразковий стоматит, загострення коліту та хвороби Крона. Рідше відзначався гастрит. Також повідомлялося про появу набряків, підвищення артеріального тиску та розвиток серцевої недостатності при застосуванні НПЗЗ. Згідно з результатами клінічних досліджень та епідеміологічними даними, застосування деяких НПЗП, особливо у високих дозах і протягом тривалого часу, може супроводжуватися невеликим збільшенням ризику розвитку патології, спричиненої тромбозом артерій (наприклад, інфаркту міокарда або інсульту) (див. розділ «Особливі вказівки») . Як і при застосуванні інших нестероїдних протизапальних засобів, можливий розвиток наступних побічних ефектів: асептичний менінгіт, що розвивається переважно у пацієнтів із системним червоним вовчаком або іншими системними захворюваннями сполучної тканини, гематологічні порушення (тромбоцитопенічна пурпура, апластична та гемолітична анемії, в окремих випадках мозку). Для спостереження за співвідношенням користі та ризику при застосуванні лікарського препарату необхідно повідомляти про побічні ефекти. Якщо спостерігаються побічні ефекти, описані вище, або вони спостерігаються більш вираженою мірою, або якщо ви відзначили будь-які інші побічні ефекти, то будь ласка. негайно повідомте про це вашого лікаря.Працівники охорони здоров'я повинні повідомляти про випадки побічних ефектів через національну систему фармаконагляду.Взаємодія з лікарськими засобамиНаведені нижче взаємодії характерні для всіх НПЗП. Небажані комбінації З іншими НПЗЗ, включаючи селективні інгібітори циклооксигенази-2 та саліцилати у високих дозах (більше З г/добу): одночасне застосування кількох нестероїдних протизапальних засобів внаслідок синергічного ефекту може підвищувати ризик розвитку виразкового ураження ШКТ та шлунково-кишкової кровотечі. З антикоагулянтами: нестероїдні протизапальні засоби можуть посилювати ефект антикоагулянтів, таких як варфарин у зв'язку з високим ступенем зв'язування з білками плазми, інгібуванням функції тромбоцитів та ураженням слизової оболонки ШКТ. У разі необхідності одночасного застосування потрібний ретельний контроль за станом пацієнта та регулярний моніторинг лабораторних показників. З гепарином: при одночасному застосуванні підвищується ризик розвитку кровотечі (у зв'язку з інгібуванням функції тромбоцитів та шкідливою дією на слизову оболонку ШКТ). У разі необхідності одночасного застосування потрібний ретельний контроль за станом пацієнта та регулярний моніторинг лабораторних показників. З глюкокортикостероїдами: при одночасному застосуванні підвищується ризик виразкових уражень шлунково-кишкового тракту та кровотеч. З препаратами літію (описано щодо кількох НПЗП): НПЗП підвищують концентрацію літію в плазмі крові аж до токсичної (знижується виведення літію через нирки) у зв'язку з чим концентрацію літію в плазмі крові необхідно контролювати на початку лікування декскетопрофеном, при корекції його дози та відміні препарату. З метотрексатом у високих дозах (15 мг/тиж або більше): можливе підвищення гематологічної токсичності метотрексату через зниження його ниркового кліренсу при одночасному застосуванні з НПЗЗ. Гідантоіном та сульфонамідами: можливе посилення їх токсичної дії. Комбінації, які потребують обережності З діуретиками, інгібіторами ангіотензинперетворюючого ферменту (інгібітори АПФ), антибіотиками з групи аміноглюкозидів та антагоністами рецепторів ангіотензину II: декскетопрофен при одночасному застосуванні може зменшувати ефект діуретиків та інших гіпотензивних засобів. У деяких пацієнтів з порушенням функції нирок (наприклад, у пацієнтів з зневодненням або у літніх пацієнтів з порушенням функції нирок) одночасне застосування засобів, які інгібують на ЦОГ. інгібіторів АПФ, антагоністів рецепторів ангіотензину II або антибіотиків із групи аміноглікозидів може призвести до обтяження перерізу ниркової недостатності (як правило, має оборотний характер). При одночасному застосуванні декскетопрофену та діуретиків необхідно переконатися, що у пацієнта відсутні ознаки зневоднення, а також контролювати функцію нирок на початку застосування та під час лікування (періодично). Одночасне застосування препарату Дексалгін і калійзберігаючих діуретиків може призвести до розвитку гіперкаліємії. Необхідно регулярно контролювати вміст калію у плазмі крові. З метотрексатом у низьких дозах (менше 15 мг/тиж): можливе підвищення гематологічної токсичності метотрексату через зниження його ниркового кліренсу на тлі одночасного застосування з НПЗЗ. Протягом перших тижнів одночасного застосування необхідний щотижневий підрахунок клітин крові. За наявності порушення функції нирок навіть легкого ступеня. а також у осіб похилого віку, потрібне ретельне спостереження лікаря. З пентоксифіліном: можливе підвищення ризику кровотеч. Необхідний ретельний клінічний моніторинг та регулярна перевірка часу кровотечі. Зідовудіном: існує ризик посилення токсичної дії на еритроцити, обумовленого впливом на ретикулоцити з розвитком тяжкої анемії через тиждень після початку застосування НПЗЗ. Необхідне проведення загального аналізу крові з підрахунком кількості ретикулоцитів через 1-2 тижні після початку терапії НПЗП. З гіпоглікемічними засобами для внутрішнього застосування: НПЗЗ можуть посилювати гіпоглікемічну дію препаратів сульфонілсечовини внаслідок витіснення сульфонілсечовини з місць зв'язування з білками плазми крові. Комбінації, які необхідно брати до уваги З β-адреноблокаторами: При одночасному застосуванні з нестероїдними протизапальними засобами може зменшуватися антигіпертензивний ефект β-адреноблокаторів внаслідок інгібування синтезу простагландинів. З циклоспорином і такролімусом: нестероїдні протизапальні засоби можуть збільшувати нефротоксичність, що опосередковано дією ренальних простагландинів. При одночасному застосуванні необхідно контролювати функцію нирок. З тромболітиками: збільшується ризик розвитку кровотечі. Збільшується ризик розвитку шлунково-кишкових кровотеч при одночасному застосуванні з інгібіторами зворотного захоплення серотоніну (циталопрам, флуоксетин, сертралін) та антиагрегантами (включаючи АСК та клопідогрель). З пробенецидом: можливе підвищення концентрації декскетопрофену в плазмі крові, що може бути обумовлено інгібуючим ефектом пробенециду на ниркову тубулярну секрецію та кон'югацію з глюкуроновою кислотою: може знадобитися корекція дози НПЗЗ. З серцевими глікозидами: одночасне застосування з НПЗП може призводити до підвищення концентрації серцевих глікозидів у плазмі крові. З міфепристоном: існує теоретичний ризик зміни ефективності міфепристону під дією інгібіторів простагландинсинтетази. Обмежені дані дозволяють припустити, що одночасне застосування міфепристону з нестероїдними протизапальними засобами в день застосування простагландину не надає несприятливого впливу на дію міфепристону або простагландину щодо дозрівання шийки матки або скоротливості матки і не знижує клінічну ефективність засобів для медикаментозного аборту. З хінолонами: дані, отримані в експериментальних дослідженнях на тваринах, вказують на високий ризик розвитку судом при одночасному застосуванні нестероїдних протизапальних засобів з хінолонами у високих дозах. З тенофовіром: при одночасному застосуванні з нестероїдними протизапальними засобами може підвищуватися концентрація азоту сечовини та креатиніну в плазмі крові, тому для оцінки можливого впливу одночасного застосування даних лікарських засобів необхідно контролювати функцію нирок. З деферасироксом: при одночасному застосуванні з нестероїдними протизапальними засобами може підвищуватися ризик токсичної дії на ШКТ. При застосуванні декскетопрофену разом із деферасироксом необхідне ретельне спостереження за станом пацієнта. З пеметрекседом: при одночасному застосуванні з нестероїдними протизапальними засобами може знижуватися виведення пеметрекседу; тому при застосуванні НПЗЗ у високих дозах необхідно дотримуватися особливої обережності. У пацієнтів з нирковою недостатністю легкого ступеня тяжкості (хронічна хвороба нирок, стадія 2 (СКФ 60-89 мл/хв/1,73 м2) слід уникати одночасного прийому пеметрекседу та НПЗЗ протягом двох днів до та двох днів після прийому пеметрекседу. У разі необхідності одночасного застосування препарату Дексалгін з переліченими вище лікарськими засобами слід проконсультуватися з лікарем.Спосіб застосування та дозиВміст одного пакетика розчиняють у склянці води, розмішуючи до повного розчинення (виходить напівпрозорий розчин жовтого кольору з лимонним запахом). Отриманий розчин слід приймати безпосередньо після приготування. Одночасний прийом їжі сповільнює всмоктування декскетопрофену, тому у разі гострого болю рекомендується застосування препарату менш ніж за 15 хвилин до їди. Дорослі Залежно від походження та тяжкості больового синдрому рекомендована доза для дорослих становить 25 мг декскетопрофену через кожні 8 годин. Максимальна добова доза – 75 мг. Побічні ефекти препарату можна мінімізувати при застосуванні найменших ефективних доз протягом мінімального періоду, необхідного для усунення симптомів. Препарат Дексалгін не призначений для тривалої терапії, курс лікування препаратом повинен бути обмежений періодом прояву симптомів, але не повинен перевищувати 3-5 днів. Пацієнти похилого віку Пацієнтам похилого віку слід приймати препарат Дексалгін починаючи з нижчої дози (максимальна добова доза становить 50 мг). Доза може бути збільшена до рекомендованої для дорослих лише у разі хорошої переносимості. У зв'язку з підвищеною ймовірністю розвитку побічних ефектів пацієнти похилого віку повинні бути під особливо ретельним наглядом. Пацієнти з печінковою недостатністю Пацієнтам з печінковою недостатністю легкого та середнього ступеня тяжкості слід приймати препарат Дексалгін починаючи з нижчої дози (максимальна добова доза становить 50 мг). Рекомендується ретельне спостереження за станом пацієнта. Застосування препарату Дексалгін у пацієнтів з печінковою недостатністю тяжкого ступеня тяжкості протипоказане. Пацієнти з нирковою недостатністю Пацієнтам з нирковою недостатністю легкого ступеня тяжкості - ХШН, стадія 2 (ШКФ 60-89мл/хв/1,7З м2), початкова максимальна добова доза повинна бути знижена до 50 мг на добу. Застосування препарату Дексалгін у пацієнтів з нирковою недостатністю середнього та тяжкого ступеня тяжкості (ХХН, стадії За (ШКФ 45-59 мл/хв/1,73 м2), стадії 3б (ШКФ 30-44 мл/хв/1,73 м2) , стадія 4 (ШКФ 15-29 мл/хв/1,73 м2), стадія 5 (ШКФ Пацієнти педіатричного профілю Ефективність та безпека застосування препарату Дексалгін у дітей не вивчалась, застосування препарату у дітей протипоказане.ПередозуванняСимптоми: симптоми передозування препарату Дексалгін невідомі. Аналогічні лікарські препарати викликають порушення з боку шлунково-кишкового тракту (блювання, анорексія, біль у животі) та нервової системи (сонливість, запаморочення, дезорієнтація, головний біль). Лікування: при випадковому або надмірному прийомі препарату слід негайно розпочати симптоматичне лікування, яке відповідає стану пацієнта. При прийомі дорослим або дитиною препарату в дозі понад 5 мг/кг необхідно протягом години прийняти внутрішньо активоване вугілля. Декскетопрофен може виводитися з організму діалізом.Запобіжні заходи та особливі вказівкиПри застосуванні у пацієнтів з алергічними реакціями в анамнезі необхідно бути обережними. Слід уникати застосування препарату Дексалгін у поєднанні з іншими нестероїдними протизапальними засобами, у тому числі селективними інгібіторами ЦОГ-2. Небажані побічні ефекти можна звести до мінімуму при застосуванні препарату у найменшій ефективній дозі за мінімальної тривалості застосування, необхідної для усунення симптомів. Безпека застосування щодо ШКТ Є повідомлення про виникнення шлунково-кишкових кровотеч, виразок або перфорацій (у деяких випадках з летальним результатом) на фоні застосування будь-яких НПЗП на різних етапах лікування, як з появою симптомів-провісників, так і без них, а також незалежно від наявності серйозних шлунково-кишкових захворювань. -кишкових ускладнень в анамнезі У разі розвитку шлунково-кишкової кровотечі або виразкової ураження на фоні застосування препарату Дексалгін, його прийом слід припинити. Ризик розвитку шлунково-кишкової кровотечі, виразки або її перфорації підвищується зі збільшенням дози НПЗП, у пацієнтів з виразкою в анамнезі особливо ускладненою кровотечею або перфорацією, а також у пацієнтів похилого віку (див. розділ «Протипоказання»). Пацієнти похилого віку У пацієнтів похилого віку підвищена частота виникнення побічних ефектів на фоні застосування нестероїдних протизапальних засобів, особливо таких, як шлунково-кишкова кровотеча та прорив виразки, які можуть становити загрозу для життя. Лікування цих пацієнтів слід розпочинати з найменшої можливої дози. (див. розділ «Спосіб застосування та дози»). За наявності у пацієнта в анамнезі езофагіту, гастриту та/або виразкової хвороби перед початком лікування декскетопрофеном (як і у випадках з іншими нестероїдними протизапальними засобами) слід переконатися, що ці захворювання перебувають у стадії ремісії. У пацієнтів з наявністю симптомів патології ШКТ або хронічними захворюваннями ШКТ слід здійснювати контроль для виявлення порушень травлення, особливо шлунково-кишкових кровотеч. Для цих пацієнтів, а також пацієнтів, які потребують одночасного застосування АСК у низьких дозах або застосування інших препаратів, що збільшують ризик виникнення порушень з боку ШКТ, слід розглянути можливість комбінованої терапії з препаратами-протекторами, наприклад, мізопростолом або інгібіторами протонної помпи (див. · Розділ «Взаємодія з іншими лікарськими засобами»). Застосування НПЗП протипоказане пацієнтам із захворюваннями ШКТ в анамнезі, такими як виразковий коліт, хвороба Крона, оскільки існує ризик загострення цих захворювань. Пацієнти у яких в анамнезі мали місце побічні дії з боку шлунково-кишкового тракту, особливо літні пацієнти. повинні повідомляти лікаря про будь-які незвичайні симптоми з боку шлунково-кишкового тракту (особливо про симптоми, які можуть свідчити про шлунково-кишкову кровотечу), особливо на початкових стадіях лікування. Слід з обережністю призначати препарат пацієнтам, які одночасно приймають засоби. які можуть збільшити ризик виникнення виразки або кровотечі: пероральні кортикостероїди, антикоагулянти (наприклад, варфарин), селективні інгібітори зворотного захоплення серотоніну або антиагреганти, наприклад, АСК. Безпека застосування щодо нирок Пацієнтам з порушенням функції нирок препарат слід призначати з обережністю, оскільки на фоні застосування нестероїдних протизапальних засобів можливе погіршення функції нирок, затримка рідини в організмі та розвиток набряків. Слід бути обережними при застосуванні препарату Дексалгін у пацієнтів, які одночасно приймають діуретики та пацієнтів, у яких можливий розвиток гіповолемії, у зв'язку з підвищеним ризиком нефротоксичності. У період лікування необхідно забезпечити адекватне споживання рідини для запобігання зневодненню та посиленню токсичної дії на нирки. Як і інші нестероїдні протизапальні засоби, препарат Дексалгін може призводити до підвищення концентрації креатиніну та азоту сечовини в плазмі крові. Як і інші інгібітори синтезу простагландинів, препарат Дексалгін® може побічно діяти на сечовидільну систему, що може призвести до розвитку гломерулонефриту, інтерстиціального нефриту, папілярного некрозу, нефротичного синдрому та гострої ниркової недостатності. Літні пацієнти особливо схильні до порушення функції нирок. (див. розділ «Спосіб застосування та дози»). Безпека застосування щодо печінки Пацієнтам із порушенням функції печінки препарат слід призначати з обережністю. Як і при застосуванні інших нестероїдних протизапальних засобів, препарат може викликати короткочасне та незначне підвищення деяких «печінкових» показників, а також виражене підвищення активності аспартатамінотрансферази (АСТ) та аланінамінотрансферази (АЛТ). У разі збільшення зазначених показників лікування препаратом слід припинити. Літні пацієнти особливо схильні до порушення функції печінки. Безпека застосування щодо серцево-судинної системи та мозкового кровообігу При застосуванні у пацієнтів з артеріальною гіпертензією або серцевою недостатністю легкого або середнього ступеня важкі в анамнезі необхідний відповідний контроль та рекомендації. Особливої обережності необхідно дотримуватися при лікуванні пацієнтів із серцево-судинними захворюваннями в анамнезі, зокрема, з попередніми епізодами серцевої недостатності, оскільки на фоні застосування нестероїдних протизапальних засобів може збільшуватися ризик розвитку серцевої недостатності; описані випадки затримки рідини та набряків, пов'язаних із застосуванням НПЗП. Клінічні дослідження та епідеміологічні дані дозволяють зробити висновок про те. що нестероїдні протизапальні засоби, особливо у високих дозах і при тривалому застосуванні можуть призводити до незначного підвищення ризику розвитку артеріальних тромбозів (таких як гострий інфаркт міокарда або інсульт). Даних для уникнення ризику зазначених подій при застосуванні декскетопрофену недостатньо. У пацієнтів з неконтрольованою артеріальною гіпертензією, ішемічною хворобою серця (ІХС), застійною серцевою недостатністю, захворюваннями периферичних артерій та/або цереброваскулярними захворюваннями препарат Дексалгін слід застосовувати з обережністю. Аналогічний підхід застосовується до пацієнтів з факторами ризику серцево-судинних захворювань (наприклад, артеріальна гіпертензія, гіперліпідемія. цукровий діабет. куріння). Неселективні нестероїдні протизапальні засоби здатні зменшувати агрегацію тромбоцитів і збільшувати час кровотечі за рахунок пригнічення синтезу простагландинів, у зв'язку з чим призначення декскетопрофену пацієнтам, які приймають препарати, що впливають на гемостаз (наприклад, варфарин. або інші кумарини, або гепарини), не рекомендовано. Літні пацієнти особливо схильні до порушень функції серцево-судинної системи. У разі прийняття лікарем рішення про тривале застосування декскетопрофену необхідний контроль показників периферичної крові та функціонального стану печінки та нирок. Дуже рідко на тлі застосування нестероїдних протизапальних засобів відзначалися серйозні шкірні реакції, включаючи ексфоліативний дерматит, синдром Стівенса - Джонсона, а також токсичний епідермальний некроліз, деякі з яких закінчилися летальним результатом. Ризик розвитку таких реакцій у пацієнтів, мабуть, найвищий на початку лікування, тому що більшість описаних явищ спостерігалися в перший місяць терапії. При першій появі висипу на шкірі, ураженні слизових оболонок або будь-яких інших ознак гіперчутливості застосування препарату Дексалгін® слід припинити. Особлива обережність потрібна при призначенні препарату пацієнтам з вродженими порушеннями метаболізму порфірину (наприклад, при гострій порфірії, що перемежується), з зневодненням, безпосередньо після великих хірургічних втручань. Якщо лікар вважає, що тривале застосування декскетопрофену необхідне, слід регулярно контролювати функцію печінки, нирок та показники загального аналізу крові. У дуже поодиноких випадках спостерігалися тяжкі реакції гіперчутливості (наприклад, анафілактичний шок). При перших ознаках тяжкої реакції гіперчутливості необхідно припинити прийом препарату Дексалгін. Необхідно розпочати симптоматичне лікування під наглядом кваліфікованого спеціаліста. Пацієнти, що страждають на астму в поєднанні з хронічним ринітом, хронічним синуситом та/або поліпами носа, схильні до більш високого ризику алергічних реакцій на АСК та/або нестероїдні протизапальні засоби, ніж решта популяції. Застосування препарату може спричинити напад астми або бронхоспазм, особливо у пацієнтів з алергічними реакціями на АСК або НПЗЗ. В особливих випадках можливий розвиток важких інфекційних ускладнень з боку шкіри та м'яких тканин на фоні вітряної віспи. Повністю виключити можливість взаємозв'язку застосування НПЗП з розвитком зазначених інфекційних ускладнень в даний час неможливо. Тому при вітряній віспі застосування препарату Дексалгін слід уникати. Подібно до інших нестероїдних протизапальних засобів, декскетопрофен може маскувати симптоми інфекційних захворювань. У разі виявлення ознак інфекції або погіршення самопочуття на фоні застосування препарату Дексалгін пацієнту необхідно відразу ж звернутися до лікаря. Препарат Дексалгін містить сахарозу (0,25 хлібних одиниць в 1 пакетику). Цю інформацію необхідно враховувати пацієнтам із цукровим діабетом. Пацієнтам зі спадковою непереносимістю фруктози, дефіцитом сахарази-ізомальтази та синдромом мальабсорбції глюкози-галактози препарат Дексалгін протипоказаний. Педіатрична популяція Безпека застосування у дітей не встановлена. Препарат Дексалгін може викликати побічні дії, такі як відчуття оглушеності, порушення зору або сонливість. У таких випадках можливе зниження здатності до швидкого реагування, орієнтування в дорожній ситуації та управління механізмами. Умови зберігання: Зберігати при температурі не вище 25 °С.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
307,00 грн
238,00 грн
Склад, форма випуску та упаковкаПігулки - 1 таб. Діюча речовина: Декскетопрофену трометамол – 36,90 мг (еквівалент декскетопрофену) – 25,00 мг; Допоміжні речовини: целюлоза мікрокристалічна – 141,20 мг, крохмаль кукурудзяний – 49,60 мг, карбоксиметилкрохмаль натрію (тип А) – 27,10 мг, гліцерину дистеарат – 5,20 мг. Плівкова оболонка: гіпромелоза – 1,34 мг, титану діоксид (Е 171) – 0,36 мг, макрогол 6000 – 0,60 мг, пропіленгліколь – 0,42 мг. Пігулки, покриті плівковою оболонкою 25 мг. По 10 таблеток у контурній комірковій упаковці (блістер) [ПВХ/фольга алюмінієва або фольга алюмінієва/фольга алюмінієва]. По 1, 3 або 5 блістерів з інструкцією із застосування у картонній пачці.Інформація від виробникаТермін придатності Блістер [ПВХ/фольга алюмінієва] - 2 роки. Блістер [фольга алюмінієва/фольга алюмінієва] - 3 роки. Не застосовувати після закінчення терміну придатності, вказаного на упаковці.Опис лікарської формиТаблетки покриті плівковою оболонкою круглі двоопуклі таблетки, покриті плівковою оболонкою білого кольору, з ризиком на обох сторонах таблетки.ФармакокінетикаВсмоктування. Час досягнення максимальної концентрації (ТСmax) декскетопрофену в плазмі після одноразового прийому внутрішньо разової дози становить в середньому 30 хв (15-60 хв). Одночасний прийом їжі уповільнює всмоктування декскетопрофену. Площі під кривою «концентрація-час» (AUC) після одноразового та повторного прийомів подібні, що вказує на відсутність кумуляції препарату. Розподіл. Для декскетопрофену характерний високий рівень зв'язування з білками плазми (99%). Середнє значення об'єму розподілу (Vd) становить менше 0,25 л/кг, період напіврозподілу становить близько 0,35 год. Метаболізм та виведення. Основним шляхом метаболізму декскетопрофену є його кон'югація з глюкуроновою кислотою з подальшим виведенням нирками. Період напіввиведення (T1/2) декскетопрофену становить 1,65 години. У осіб похилого віку спостерігається подовження періоду напіввиведення до 48% та зниження загального кліренсу препарату.ФармакодинамікаДекскетопрофену трометамол, діюча речовина препарату Дексалгін® 25, відноситься до нестероїдних протизапальних препаратів (НПЗП), що мають знеболювальну, протизапальну та жарознижувальну дію. Механізм дії декскетопрофену заснований на пригніченні синтезу простагландинів на рівні циклооксигеназ (ЦОГ-1 і ЦОГ-2). Знеболюючий ефект настає через 30 хв після прийому препарату внутрішньо, тривалість терапевтичної дії становить 4 – 6 год.Показання до застосуванняМ'язово-скелетний біль (слабко або помірно виражений), альгодисменорея, зубний біль. Препарат призначений для симптоматичного лікування, зменшення болю та запалення на момент застосування.Протипоказання до застосуваннягіперчутливість до декскетопрофену, інших компонентів препарату та інших нестероїдних протизапальних засобів; повне або неповне поєднання бронхіальної астми, рецидивуючого поліпозу носа та приносових пазух та непереносимості ацетилсаліцилової кислоти або ін. НПЗП (у т. ч. в анамнезі); ерозивно-виразкові ураження шлунково-кишкового тракту на стадії загострення; шлунково-кишкові кровотечі або перфорації в анамнезі, включаючи пов'язані з попереднім застосуванням нестероїдних протизапальних засобів; шлунково-кишкові кровотечі; інші активні кровотечі (у тому числі підозра на внутрішньочерепний крововилив); запальні захворювання кишечника (хвороба Крона, виразковий коліт) у стадії загострення; печінкова недостатність тяжкого ступеня тяжкості (10-15 балів за шкалою Чайлд-П'ю); прогресуючі захворювання нирок, підтверджена гіперкаліємія; хронічна хвороба нирок: стадія 3а (швидкість клубочкової фільтрації (СКФ) 45-59 мл/хв/1,73 м2), 3б (СКФ 30-44 мл/хв/1,73 м2) та 4 (СКФ період після проведення аортокоронарного шунтування; тяжка серцева недостатність (III-IV клас за класифікацією NYHA); геморагічний діатез та інші порушення згортання крові; вік до 18 років (у зв'язку з відсутністю даних щодо ефективності та безпеки); вагітність та період грудного вигодовування. З обережністю Виразкова хвороба шлунка та дванадцятипалої кишки, виразковий коліт, хвороба Крона, захворювання печінки в анамнезі, печінкова порфірія, хронічна хвороба нирок, стадія 2 (СКФ 60-89 мл/хв/1,73 м2), хронічна серцева недостатність, аре зниження об'єму циркулюючої крові (у тому числі після хірургічного втручання), літні пацієнти старше 65 років (в т. ч. діуретики, ослаблені пацієнти і з низькою масою тіла), бронхіальна астма, одночасний прийом глюкокортикостероїдів (у тому числі преднізолону) (у тому числі варфарину), антиагрегантів (у тому числі ацетилсаліцилової кислоти, клопідогрелу), селективних інгібіторів зворотного захоплення серотоніну (в т. ч. циталопраму, флуоксетину, пароксетину, сертраліну), ішемічна хвороба серця, цереброваскулярнийдисліпідемія/гіперліпідемія, цукровий діабет, захворювання периферичних артерій, паління, наявність інфекції Helicobacter pylori, системний червоний вовчак (ВКВ) та інші системні захворювання сполучної тканини, тривале використання нестероїдних протизапальних препаратів, туберкульоз, виражений остеопороз,Вагітність та лактаціяЗастосування препарату Дексалгін 25 при вагітності та в період грудного вигодовування протипоказане.Побічна діяМожливі побічні ефекти наведені відповідно до класифікацій Всесвітньої організації охорони здоров'я нижче за спаданням частоти виникнення: дуже часто (≥ 1/10), часто (≥ 1/100,< 1/10), нечасто (≥ 1/1000,< 1/100 ), рідко (≥ 1/10000, < 1/1000), дуже рідко (< 1/10000), включаючи окремі повідомлення. Порушення з боку крові та лімфатичної системи Дуже рідко: нейтропенія, тромбоцитопенія. Порушення з боку імунної системи Рідко: набряк гортані; Дуже рідко: анафілактичні реакції, включаючи анафілактичний шок. Порушення з боку нервової системи Нечасто: біль голови, запаморочення, сонливість; Рідко: парестезії, синкопальні стани (минущі короткочасні непритомності). Порушення психіки Нечасто: безсоння, відчуття занепокоєння. Порушення з боку органу слуху та лабіринтні порушення Нечасто: вертиго; Дуже рідко: шум у вухах. Порушення органу зору Дуже рідко: нечіткість зору. Порушення серцево-судинної системи Нечасто: відчуття серцебиття, відчуття жару, гіперемія шкірних покровів; Рідко: підвищення артеріального тиску; Дуже рідко: тахікардія, зниження артеріального тиску. Порушення з боку дихальної системи Рідко: брадипное; Дуже рідко: бронхоспазм, задишка. Порушення з боку шлунково-кишкового тракту Часто: нудота, блювання, біль у животі, диспепсія, діарея; Нечасто: гастрит, запор, сухість у роті, метеоризм; Рідко: ерозивно-виразкові ураження шлунково-кишкового тракту (ЖКТ), кровотеча з виразки або перфорація; Дуже рідко: ураження підшлункової залози. Порушення з боку печінки та жовчовивідних шляхів Рідко: гепатит, підвищення активності печінкових ферментів (АЛТ, АСТ); Дуже рідко: ураження печінки. Порушення з боку нирок та сечовивідних шляхів Рідко: поліурія, гостра ниркова недостатність; Дуже рідко: нефрит чи нефротичний синдром. Порушення з боку репродуктивної системи Рідко: у жінок – порушення менструального циклу, у чоловіків – минуще порушення функції передміхурової залози при тривалому застосуванні. Порушення з боку опорно-рухової системи Рідко: біль у спині. Порушення з боку шкіри та підшкірних тканин Нечасто: висипання на шкірі; Рідко: кропив'янка, вугровий висип, підвищене потовиділення; Дуже рідко: важкі шкірні реакції (синдром Стівенса-Джонсона, токсичний епідермальний некроліз (синдром Лайєлла)), ангіоневротичний набряк, набряк обличчя, алергічний дерматит, фотосенсибілізація, свербіж шкіри. Порушення з боку обміну речовин Рідко: анорексія. Загальні порушення Нечасто: підвищена стомлюваність, астенія, озноб, загальне нездужання; Дуже рідко: периферичні набряки. Як і при застосуванні інших нестероїдних протизапальних засобів, можливий розвиток наступних побічних ефектів: асептичний менінгіт, що розвивається переважно у пацієнтів із системним червоним вовчаком або іншими системними захворюваннями сполучної тканини, гематологічні порушення (тромбоцитопенічна пурпура, апластична та гемолітична анемії; мозку).Взаємодія з лікарськими засобамиНижченаведені взаємодії характерні для всіх НПЗП. Небажані комбінації З іншими нестероїдними протизапальними засобами, включаючи саліцилати у високих дозах (більше 3 г на добу): одночасне застосування кількох нестероїдних протизапальних засобів внаслідок синергічного ефекту підвищує ризик розвитку шлунково-кишкової кровотечі та виразки. З антикоагулянтами: декскетопрофен, як і інші нестероїдні протизапальні засоби, може посилювати ефект антикоагулянтів, таких як варфарин у зв'язку з високим ступенем зв'язування з білками плазми, інгібуванням агрегації тромбоцитів та ураженням слизової оболонки шлунково-кишкового тракту. У разі потреби одночасного застосування необхідний ретельний контроль за станом пацієнта та регулярний моніторинг лабораторних показників. З гепарином: при одночасному застосуванні підвищується ризик розвитку кровотечі (у зв'язку з інгібуванням агрегації тромбоцитів та ушкоджуючою дією на слизову оболонку шлунково-кишкового тракту). У разі потреби одночасного застосування необхідний ретельний контроль за станом пацієнта та регулярний моніторинг лабораторних показників. З глюкокортикостероїдами: при одночасному застосуванні підвищується ризик виразкового ураження шлунково-кишкового тракту та кровотеч. З препаратами літію: НПЗЗ підвищують концентрацію літію в плазмі крові аж до токсичної у зв'язку з чим цей показник необхідно контролювати при одночасному застосуванні з декскетопрофеном, зміні дозування, а також після відміни НПЗЗ. З метотрексатом у високих дозах (15 мг/тиж і більше): можливе підвищення гематологічної токсичності метотрексату через зниження його ниркового кліренсу при одночасному застосуванні з НПЗЗ. З гідантоїнами та сульфонамідами: можливе посилення їх токсичної дії. Комбінації, які потребують обережності З діуретиками, інгібіторами ангіотензинперетворюючого ферменту (АПФ), антибіотиками з групи аміноглікозидів, антагоністами рецепторів ангіотензину-II: одночасне застосування з нестероїдними протизапальними засобами пов'язане з ризиком гострої ниркової недостатності у зневоднених пацієнтів (зниження клубочкового синтезу). При одночасному застосуванні нестероїдних протизапальних засобів можуть зменшувати антигіпертензивний ефект деяких препаратів. При одночасному застосуванні декскетопрофену та діуретиків необхідно переконатися, що у пацієнта відсутні ознаки зневоднення, а також на початку одночасного застосування контролювати функцію нирок. З метотрексатом у низьких дозах (менше 15 мг/тиж): можливе підвищення гематологічної токсичності метотрексату через зниження його ниркового кліренсу на тлі одночасного застосування з НПЗЗ. Необхідний підрахунок клітин крові на початку одночасного застосування. За наявності порушення функції нирок навіть легкого ступеня, а також у осіб похилого віку необхідно ретельне медичне спостереження. З пентоксифіліном: можливе підвищення ризику кровотечі. Необхідний ретельний клінічний моніторинг та регулярна перевірка часу кровотечі (часу згортання крові). Зідовудіном: існує ризик посилення токсичної дії на еритроцити, обумовленого впливом на ретикулоцити, з розвитком тяжкої анемії через тиждень після початку застосування нестероїдних протизапальних засобів. Необхідне проведення загального аналізу крові з підрахунком кількості ретикулоцитів через 1-2 тижні після початку терапії НПЗП. З пероральними гіпоглікемічними засобами: нестероїдні протизапальні засоби можуть посилювати гіпоглікемічну дію препаратів сульфонілсечовини внаслідок витіснення сульфонілсечовини з місць зв'язування з білками плазми крові. Комбінації, які необхідно брати до уваги З β-адреноблокаторами: При одночасному застосуванні з нестероїдними протизапальними засобами може зменшуватися антигіпертензивний ефект β-адреноблокаторів внаслідок інгібування синтезу простагландинів. З циклоспорином і такролімусом: нестероїдні протизапальні засоби можуть збільшувати нефротоксичність, що опосередковано дією ренальних простагландинів. При одночасному застосуванні необхідно контролювати функцію нирок. З тромболітиками: збільшується ризик розвитку кровотечі. Збільшується ризик розвитку кровотечі із ШКТ при одночасному застосуванні з інгібіторами зворотного захоплення серотоніну (циталопрам, флуоксетин, сертралін) та антикоагулянтами. З пробенецидом: можливе підвищення концентрації нестероїдних протизапальних засобів у плазмі крові, що може бути обумовлено інгібуючим ефектом пробенециду на ниркову тубулярну секрецію та/або кон'югацію з глюкуроновою кислотою; може знадобитися корекція дози НПЗП. З серцевими глікозидами: одночасне застосування з нестероїдними протизапальними засобами може призводити до підвищення концентрації серцевих глікозидів у плазмі крові. З міфепристоном: у зв'язку з теоретичним ризиком зміни ефективності міфепристону під впливом інгібіторів синтезу простагландинів, нестероїдні протизапальні засоби не слід застосовувати раніше, ніж через 8 - 12 діб після відміни міфепристону. З хінолонами: дані, отримані в експериментальних дослідженнях на тваринах, вказують на високий ризик розвитку судом при одночасному застосуванні нестероїдних протизапальних засобів з хінолонами у високих дозах. У разі необхідності одночасного застосування препарату Дексалгін 25 з переліченими вище лікарськими засобами слід проконсультуватися з лікарем.Спосіб застосування та дозиПрепарат Дексалгін 25 приймають внутрішньо під час їжі. Одночасний прийом їжі сповільнює всмоктування декскетопрофену, тому у разі гострого болю рекомендується застосування препарату не менше ніж за 30 хвилин до їди. Залежно від інтенсивності больового синдрому, рекомендована доза для дорослих становить 12,5 мг декскетопрофену (1/2 таблетки препарату Дексалгін® 25) кожні 4-6 годин або 25 мг декскетопрофену (1 таблетка препарату Дексалгін® 25) кожні 8 годин. Максимальна добова доза – 75 мг. Препарат Дексалгін 25 не призначений для тривалої терапії, курс лікування препаратом не повинен перевищувати 3-5 днів. Пацієнти 65 років та старші Пацієнтам похилого віку слід приймати препарат Дексалгін 25, починаючи з мінімальної рекомендованої дози. Максимальна добова доза становить 50 мг. У разі оптимальної переносимості можуть застосовуватися дози, рекомендовані для загальної популяції. Пацієнти з печінковою недостатністю Пацієнтам з печінковою недостатністю легкого та середнього ступеня тяжкості слід приймати препарат Дексалгін 25, починаючи з мінімальної рекомендованої дози. Максимальна добова доза становить 50 мг. Застосування препарату Дексалгін 25 у пацієнтів із печінковою недостатністю тяжкого ступеня тяжкості протипоказане. Пацієнти з нирковою недостатністю Пацієнтам з нирковою недостатністю легкого ступеня тяжкості – хронічна хвороба нирок, стадія 2 (СКФ 60-89 мл/хв/1,73 м2) слід приймати препарат Дексалгін 25, починаючи з мінімальної рекомендованої дози. Максимальна добова доза становить 50 мг. Застосування препарату Дексалгін 25 у пацієнтів з хронічною хворобою нирок стадій 3а (СКФ 45-59 мл/хв/1,73 м2), 3б (СКФ 30-44 мл/хв/1,73 м2) та 4 (СКФПередозуванняСимптоми: нудота, анорексія, біль у животі, біль голови, запаморочення, дезорієнтація, безсоння. Лікування: симптоматична терапія, за необхідності – промивання шлунка, прийом активованого вугілля; гемодіаліз малоефективний.Запобіжні заходи та особливі вказівкиНебажані побічні ефекти можна звести до мінімуму при застосуванні препарату у найменшій ефективній дозі при мінімальній тривалості застосування, необхідної для усунення больового синдрому. Ризик виникнення ускладнень з боку шлунково-кишкового тракту підвищується у пацієнтів з виразковим ураженням шлунково-кишкового тракту в анамнезі, у літніх пацієнтів, при збільшенні дози нестероїдних протизапальних засобів; тому застосування препарату Дексалгін 25 у цієї категорії пацієнтів слід починати з найменшої рекомендованої дози. Пацієнтам вищезгаданих категорій, а також пацієнтам, яким потрібне одночасне застосування низьких доз ацетилсаліцилової кислоти або інших засобів, що підвищують ризик виникнення ускладнень з боку шлунково-кишкового тракту, рекомендується додатково одночасне застосування гастропротекторів (мізопростол або блокатори протонної помпи). У пацієнтів, які одночасно приймають антиагреганти або антикоагулянти, глюкокортикостероїди, також підвищується ризик виникнення шлунково-кишкової кровотечі.Пацієнти з порушеннями з боку шлунково-кишкового тракту або шлунково-кишковими захворюваннями в анамнезі повинні бути під ретельним медичним наглядом. У разі виникнення шлунково-кишкової кровотечі або виразкового ураження, застосування препарату Дексалгін® 25 слід припинити. Препарат Дексалгін® 25 слід застосовувати з обережністю у пацієнтів із шлунково-кишковими захворюваннями в анамнезі (виразковий коліт, хвороба Крона), оскільки можливе загострення цих захворювань. Всі нестероїдні протизапальні засоби можуть інгібувати агрегацію тромбоцитів і збільшувати час кровотечі за рахунок інгібування синтезу простагландинів. У зв'язку з цим застосування препарату Дексалгін 25 у пацієнтів, які одночасно приймають препарати, що впливають на систему гемостазу, такі як варфарин, похідні кумарину та гепарини, не рекомендовано. Як і інші нестероїдні протизапальні засоби, препарат Дексалгін 25 може призводити до підвищення концентрації креатиніну та азоту в плазмі крові. Як і інші інгібітори синтезу простагландинів, препарат Дексалгін® 25 може побічно діяти на сечовидільну систему, що може призвести до розвитку гломерулонефриту, інтерстиціального нефриту, папілярного некрозу, нефротичного синдрому та гострої ниркової недостатності. Слід бути обережними при застосуванні препарату у пацієнтів, які одночасно застосовують діуретики та пацієнтів, у яких можливий розвиток гіповолемії, у зв'язку з підвищеним ризиком нефротоксичності. Як і при застосуванні інших нестероїдних протизапальних засобів, на тлі терапії препаратом Дексалгін® 25 може спостерігатися невелике скороминуще підвищення активності «печінкових» ферментів. У пацієнтів похилого віку необхідний контроль функції печінки та нирок. У разі значного підвищення відповідних показників застосування препарату Дексалгін 25 слід припинити. Як і інші нестероїдні протизапальні засоби, декскетопрофен може маскувати симптоми інфекційних захворювань. У разі виявлення ознак інфекції або погіршення самопочуття на фоні застосування препарату Дексалгін 25 пацієнту необхідно відразу ж звернутися до лікаря. Препарат може викликати затримку рідини в організмі, тому у пацієнтів з артеріальною гіпертензією, нирковою та/або серцевою недостатністю препарат Дексалгін® 25 слід застосовувати з особливою обережністю. У разі погіршення стану застосування препарату Дексалгін 25 необхідно припинити. У пацієнтів з неконтрольованою артеріальною гіпертензією, ішемічною хворобою серця, застійною серцевою недостатністю, захворюваннями периферичних артерій та/або цереброваскулярними захворюваннями препарат слід застосовувати з обережністю. Аналогічний підхід застосовується до пацієнтів з факторами ризику серцево-судинних захворювань (артеріальна гіпертензія, гіперліпідемія, цукровий діабет, куріння). Необхідно бути обережними при призначенні препарату Дексалгін 25 пацієнтам з наявністю в анамнезі серцево-судинних захворювань, особливо пацієнтам із серцевою недостатністю, у зв'язку з можливим ризиком прогресування. Клінічні дослідження та епідеміологічні дані дозволяють зробити висновок про те, що нестероїдні протизапальні засоби, особливо у високих дозах і при тривалому застосуванні, можуть призводити до незначного ризику розвитку гострого інфаркту міокарда або інсульту. Для уникнення ризику даних подій при застосуванні декскетопрофену даних недостатньо. Літні пацієнти особливо схильні до несприятливих реакцій при застосуванні нестероїдних протизапальних засобів, у тому числі, ризику виникнення шлунково-кишкових кровотеч і перфорацій, що загрожують життю пацієнта, зниженню функцій нирок, печінки та серця. При застосуванні препарату Дексалгін 25 дана категорія пацієнтів потребує належного клінічного контролю. Є дані про виникнення поодиноких випадків шкірних реакцій (таких як ексфоліативний дерматит, синдром Стівенса-Джонсона, токсичний епідермальний некроліз) при застосуванні нестероїдних протизапальних засобів. При перших проявах висипу на шкірі, ураженні слизових оболонок або інших ознаках алергічної реакції прийом препарату Дексалгін® 25 слід негайно припинити і звернутися до лікаря. Вплив на здатність до керування транспортними засобами та іншими механізмами У зв'язку з можливою появою запаморочення та сонливості в період застосування препарату Дексалгін 25, здатність до концентрації уваги та швидкість психомоторних реакцій у пацієнтів можуть знижуватися, особливо в першу годину після прийому. Тому під час застосування препарату Дексалгін® 25 слід дотримуватися обережності при керуванні транспортними засобами та заняттях потенційно небезпечними видами діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій. Умови зберігання: Блістер [ПВХ/фольга алюмінієва] У сухому захищеному від світла місці при температурі не вище 25 °С. Блістер [фольга алюмінієва/фольга алюмінієва] При температурі не вище 30 °С.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
378,00 грн
340,00 грн
Склад, форма випуску та упаковкаРозчин: Діюча речовина: декскетопрофену трометамол – 73,8 мг (у перерахунку на декскетопрофен – 50,0 мг); Допоміжні речовини: етанол (96 %), натрію хлорид, гідроксид натрію до pH 7,4, вода для ін'єкцій. Розчин для внутрішньовенного та внутрішньом'язового введення, 25 мг/мл. По 2 мл препарату у ампули темного скла (тип I) з білою точкою у верхній частині ампули. По 1, 5 або 10 ампул у пластиковій упаковці (піддон) з інструкцією із застосування препарату в картонній пачці.Інформація від виробникаТермін придатності до 5 років. Використовувати лише прозорі та безбарвні розчини. Не застосовувати після закінчення терміну придатності, вказаного на упаковці.Опис лікарської формиПрозорий безбарвний розчин із слабким характерним запахом спирту.ФармакокінетикаВсмоктування. Максимальна концентрація у сироватці (Сmах) після внутрішньом'язового введення декскетопрофену трометамолу досягається в середньому через 20 хв (10-45 хв). Площа під кривою "концентрація-час" (AUC) після одноразового введення в дозі 25-50 мг пропорційна дозі як при внутрішньом'язовому, так і при внутрішньовенному введенні. Розподіл. Для декскетопрофену трометамолу характерний високий рівень зв'язування з білками плазми (99%). Середнє значення об'єму розподілу становить менше 0,25 л/кг, період напіврозподілу становить близько 0,35 год. кумуляції препарату. Метаболізм та виведення. Після введення декскетопрофену в сечі виявляється лише оптичний ізомер S-(+), що свідчить про відсутність трансформації препарату на оптичний ізомер R-(-) в організмі людини. Головним шляхом виведення декскетопрофену є його кон'югація з глюкуроновою кислотою з подальшим виведенням через нирки. Період напіввиведення (Т1/2) декскетопрофену трометамолу становить 1-2,7 год. Пацієнти похилого віку Після одноразового та багаторазових прийомів внутрішньо разової дози препарату тривалість системної експозиції препарату у здорових добровольців похилого віку (65 років і старше) була значно вищою (до 55 %), ніж у молодих добровольців, однак статистично значущих відмінностей у значеннях максимальної концентрації та часу її досягнення не спостерігалося. Відзначалося подовження періоду напіввиведення (як після одноразового, так і після багаторазових застосувань), у середньому до 48%, та зниження загального кліренсу препарату.ФармакодинамікаДекскетопрофену трометамол, трометамінова сіль S-(+) енантіомеру пропіонової кислоти, відноситься до нестероїдних протизапальних препаратів (НПЗП) і має знеболювальну, протизапальну та жарознижувальну дію. Механізм дії декскетопрофену пов'язаний із зменшенням синтезу простагландинів за рахунок пригнічення активності циклооксигеназ (ЦОГ-1 та ЦОГ-2). Препарат інгібує перетворення арахідонової кислоти на циклічні ендопероксиди PGG2 та PGH2, які продукують простагландини PGE1, PGE2, PGF2α та PGD2, а також простациклін PGI2 та тромбоксани (ТхА2 та ТхВ2). Крім того, інгібування синтезу простагландинів може впливати на інші медіатори запалення, такі як кініни, забезпечуючи не лише пряму, а й опосередковану дію.Інгібуюча дія декскетопрофену щодо активності ЦОГ-1 та ЦОГ-2 продемонстрована у лабораторних тварин та у людей. У клінічних дослідженнях на різних моделях болю доведено виражену аналгетичну активність декскетопрофену. Ефективність знеболювальної дії декскетопрофену для лікування помірного та сильного болю при внутрішньом'язовому та внутрішньовенному введенні вивчалася на декількох моделях: для післяопераційного болю (при ортопедичних, гінекологічних, абдомінальних операціях), для м'язово-скелетного болю та гострого болю у поясі. У дослідженнях продемонстровано швидке настання знеболювальної дії з досягненням піку анальгетичної активності протягом перших 45 хв. Тривалість знеболювальної дії після застосування 50 мг декскетопрофену зазвичай становить 8 год. За даними досліджень комбіноване застосування препарату Дексалгін з опіоїдними анальгетиками з метою усунення післяопераційного болю дозволяє суттєво знизити дозу опіатів. У клінічних дослідженнях у пацієнтів з післяопераційним болем потреба у введенні морфіну за допомогою контрольованого пацієнтом пристрою в групі, що отримували декскетопрофен, достовірно знижувалася на 30-45% порівняно з групою плацебо.Показання до застосуванняСимптоматичне лікування гострого болю сильної та середньої інтенсивності (наприклад, при післяопераційному болі, болі в попереку та нирковій коліці) при недоцільності пероральної терапії.Протипоказання до застосуванняПідвищена чутливість до декскетопрофену або інших нестероїдних протизапальних засобів або до будь-якої з допоміжних речовин, що входять до складу препарату (див. Склад); розвиток у пацієнтів нападу астми, бронхоспазму, гострого риніту або поява носових поліпів, кропив'янки або ангіоневротичного набряку у випадках застосування препаратів з аналогічною дією (наприклад, ацетилсаліцилової кислоти (АСК) та інших нестероїдних протизапальних засобів); фотоалергічні або фототоксичні реакції під час лікування кетопрофеном або фібратами в анамнезі; шлунково-кишкові кровотечі, виразки або перфорації в анамнезі, включаючи пов'язані з попереднім застосуванням нестероїдних протизапальних засобів; хронічна диспепсія; ерозивно-виразкові ураження шлунково-кишкового тракту; шлунково-кишкові кровотечі; інші активні кровотечі (у тому числі підозра на внутрішньочерепний крововилив); хвороба Крона, неспецифічний виразковий коліт; тяжкі порушення функції печінки (10-15 балів за шкалою Чайлд-П'ю); активне захворювання печінки; прогресуючі захворювання нирок, підтверджена гіперкаліємія; хронічна хвороба нирок: (швидкість клубочкової фільтрації (СКФ) ≤ 59 мл/хв/1,73 м2); хронічна серцева недостатність у стадії декомпенсації; період до та після проведення коронарного шунтування; геморагічний діатез та інші порушення коагуляції; тяжке зневоднення (внаслідок блювання, діареї або недостатнього прийому рідини); вік до 18 років (у зв'язку з відсутністю даних щодо ефективності та безпеки); вагітність та період грудного вигодовування. Препарат Дексалгін протипоказаний для нейроаксіального знеболювання (епідурального та інтратекального введення), тому що містить у своєму складі етанол. З обережністю Алергічні реакції в анамнезі; літній вік; захворювання ШКТ в анамнезі (такі як езофагіт, гастрит); одночасне застосування глюкокортикостероїдів для внутрішнього застосування, антикоагулянтів (у т. ч. варфарину, інших похідних кумарину та гепарину), антиагрегантів (в т. ч. ацетилсаліцилової кислоти), селективних інгібіторів зворотного захоплення серотоніну, діуретиків; хронічна хвороба нирок (ШКФ 60-89 мл/хв/1,73 м2); зниження обсягу циркулюючої крові, стан безпосередньо після великих хірургічних втручань, зневоднення; порушення функції печінки; артеріальна гіпертензія, серцева недостатність легкого та середнього ступеня тяжкості, ішемічна хвороба серця, захворювання периферичних артерій та/або судин головного мозку, гіперліпідемія, цукровий діабет, куріння;спадкове порушення метаболізму порфірину (включаючи гостру переміжну порфірію); порушення кровотворення, системний червоний вовчак та змішане захворювання сполучної тканини.Вагітність та лактаціяЗастосування препарату Дексалгін при вагітності та в період грудного вигодовування протипоказане. Пригнічення синтезу простагландинів може несприятливо впливати на вагітність та/або розвиток ембріона та плода. Результати епідеміологічних досліджень свідчать, що препарати, що пригнічують синтез простагландинів, що застосовуються на ранніх стадіях вагітності, здатні збільшувати ризик мимовільного аборту, а також розвитку у плода пороку серця та незарощення передньої черевної стінки, так, абсолютний ризик розвитку аномалій серцево-судинної системи менше ніж 1% до 1,5%. Вважається, що ризик зростає зі збільшенням дози та тривалості застосування. У тварин застосування інгібітору синтезу простагландину сприяло підвищенню ризику пре- та постімплантаційних втрат та підвищенню ембріофетальної смертності. Крім того, у тварин, які отримували інгібітори синтезу простагландинів у період органогенезу, зростала частота появи вад розвитку плода, у тому числі аномалій серцево-судинної системи. Проте дослідження декскетопрофену на тварин ознак репродуктивної токсичності не виявили. У третьому триместрі вагітності всі інгібітори синтезу простагландинів можуть призводити до розвитку у плода серцево-легеневої патології (передчасне закриття артеріальної протоки та гіпертензія в системі легеневої артерії) та порушення функції нирок, яке може прогресувати та призводити до ниркової недостатності з розвитком олігогідрів. Крім того, навіть при застосуванні в низьких дозах, у матері наприкінці вагітності та у новонародженого можливе збільшення часу кровотечі, пов'язане з антиагрегантною дією, а також придушення скоротливої активності матки, що призводить до запізнення родової діяльності або затяжних пологів у матері. Відомостей про проникнення декскетопрофену у материнське молоко немає. Препарат Дексалгін як і інші нестероїдні протизапальні засоби, може знижувати жіночу фертильність, тому його не рекомендується призначати жінкам, які планують вагітність. У жінок, які мають проблеми із зачаттям або проходять обстеження у зв'язку з безпліддям, слід розглянути можливість відміни декскетопрофену.Побічна діяМожливі побічні ефекти при застосуванні декскетопрофену трометамолу, як і при застосуванні інших препаратів декскетопрофену, наведені нижче за спадною частотою виникнення: часто (1-10% пацієнтів), нечасто (0,1-1% пацієнтів) рідко (0,01-0, 1% пацієнтів) дуже рідко (менше 0,01% пацієнтів), включаючи окремі повідомлення. З боку кровоносної та лімфатичної систем Рідко: анемія. Дуже рідко: нейтропенія, тромбоцитопенія. З боку центральної нервової системи Нечасто: біль голови, запаморочення, безсоння, сонливість. Рідко: парестезія. З боку органів чуття Нечасто: нечіткість зору. Рідко: шум у вухах. З боку серцево-судинної системи Нечасто: артеріальна гіпотензія, жар, гіперемія шкірних покровів. Рідко: екстрасистолія, тахікардія, артеріальна гіпертензія, периферичний набряк, поверхневий тромбофлебіт. З боку дихальної системи Рідко: брадипное. Дуже рідко: бронхоспазм, диспное. З боку шлунково-кишкового тракту Часто: нудота, блювання. Нечасто: абдомінальний біль, диспепсія, діарея, запор, гематемезис, сухість у роті. Рідко: ерозивно-виразкові ураження органів шлунково-кишкового тракту, включаючи кровотечі та перфорації, анорексія. Дуже рідко: ураження підшлункової залози. З боку печінки та жовчного міхура Рідко: підвищення активності печінкових ферментів, жовтяниця. Дуже рідко: ураження печінки. З боку сечовидільної системи Рідко: поліурія, ниркова колька. Дуже рідко: нефрит чи нефротичний синдром. З боку репродуктивної системи Рідко: у жінок – порушення менструального циклу, у чоловіків – порушення функції передміхурової залози. З боку опорно-рухового апарату Рідко: м'язовий спазм, утруднення рухів у суглобах. З боку шкірних покривів Нечасто: дерматит, висипання, пітливість. Рідко: кропив'янка, вугровий висип. Дуже рідко: важкі шкірні реакції (синдром Стівенса-Джонсона, синдром Лайєлла), ангіоневротичний набряк, алергічний дерматит, фотосенсибілізація. З боку обміну речовин Рідко: гіперглікемія, гіпоглікемія, гіпертригліцеридемія. З боку лабораторних показників Рідко: кетонурія, протеїнурія. Місцева та загальна реакції Часто: біль у місці ін'єкції. Нечасто: запальна реакція, гематома, геморагії у місці ін'єкції; почуття жару, озноб, стомлення. Рідко: біль у спині, непритомність, пропасниця. Дуже рідко: анафілактичний шок, набряк обличчя. Інші порушення: асептичний менінгіт, що виникає переважно у пацієнтів із системним червоним вовчаком або змішаними захворюваннями сполучної тканини, гематологічні порушення (пурпура, апластична та гемолітична анемії; рідко – агранулоцитоз та гіпоплазія кісткового мозку).Взаємодія з лікарськими засобамиНижченаведені взаємодії характерні для всіх НПЗП. Небажані комбінації З іншими нестероїдними протизапальними засобами (включаючи селективні інгібітори ЦОГ-2) та саліцилати у високих дозах (більше 3 г на добу): одночасне застосування кількох нестероїдних протизапальних засобів внаслідок синергічного ефекту підвищує ризик виникнення шлунково-кишкових кровотеч та виразки. З антикоагулянтами: нестероїдні протизапальні засоби можуть посилювати ефект антикоагулянтів, таких як варфарин у зв'язку з високим ступенем зв'язування з білками плазми, інгібуванням функції тромбоцитів, і ураженням слизової оболонки шлунка та дванадцятипалої кишки. У разі потреби одночасного застосування необхідний ретельний контроль стану пацієнта та регулярний моніторинг лабораторних показників. З гепарином: підвищується ризик розвитку кровотечі (у зв'язку з інгібуванням функції тромбоцитів та шкідливою дією на слизову оболонку шлунка та дванадцятипалої кишки). У разі потреби одночасного застосування слід здійснювати ретельний контроль стану пацієнта та регулярний моніторинг лабораторних показників. З глюкокортикостероїдами: підвищується ризик виразкового ураження шлунково-кишкового тракту та кровотеч. З препаратами літію:НПЗЗ підвищують концентрацію літію в плазмі крові аж до токсичної (знижується виведення літію через нирки), у зв'язку з чим концентрацію літію в плазмі крові необхідно контролювати на початку лікування декскетопрофеном, при корекції його дози, та відміні препарату. З метотрексатом у високих дозах (15 мг/тиж і більше): підвищення гематологічної токсичності метотрексату через зниження його ниркового кліренсу на тлі терапії НПЗЗ. З гідантоїнами та сульфаніламідними препаратами: ризик збільшення токсичної дії цих препаратів. Комбінації, які потребують обережності З діуретиками, інгібіторами ангіотензинперетворюючого ферменту (АПФ), антибіотиками з групи аміноглікозидів, антагоністами рецепторів ангіотензину II: декскетопрофен може послаблювати дію діуретиків та гіпотензивних засобів, у деяких пацієнтів з порушенням функції нирок (наприклад, при зневодненні) Застосування засобів, що надають інгібуючу дію на ЦОГ, спільно з інгібіторами АПФ, антагоністами рецепторів ангіотензину II або антибіотиками-аміноглікозидами може призвести до подальшого погіршення функції нирок, що, як правило, має оборотний характер. При призначенні декскетопрофену одночасно з діуретиком необхідно переконатися, що пацієнт отримує достатньо рідини, а також контролювати функцію нирок на початку лікування. З метотрексатом у низьких дозах (менше 15 мг/тиж): підвищення гематологічної токсичності метотрексату через зниження його ниркового кліренсу на фоні терапії НПЗЗ. Необхідно проводити щотижневий підрахунок клітин крові у перші тижні одночасної терапії. За наявності порушення функції нирок навіть легкого ступеня, а також у осіб похилого віку потрібне ретельне медичне спостереження. З пентоксифіліном: підвищення ризику кровотеч. Необхідний інтенсивний клінічний моніторинг та регулярна перевірка часу кровотечі. З зидовудином: ризик підвищення токсичної дії на еритроцити, обумовленого впливом на ретикулоцити, з розвитком тяжкої анемії через тиждень після застосування НПЗЗ. Необхідно провести підрахунок всіх клітин крові та ретикулоцитів через 1 -2 тижні після початку терапії НПЗП. З гіпоглікемічними препаратами для внутрішнього прийому: НПЗЗ можуть посилювати гіпоглікемічну дію сульфонілсечовини внаслідок витіснення її з місць зв'язування з білками плазми крові. Комбінати, які необхідно брати до уваги З β-адреноблокаторами: НПЗЗ можуть зменшувати антигіпертензивний ефект β-адреноблокаторів через інгібування синтезу простагландинів. З циклоспорином та такролімусом: НПЗЗ можуть збільшувати нефротоксичність, що опосередковано дією ренальних простагландинів. Під час одночасної терапії необхідно контролювати функцію нирок. З тромболітиками: підвищений ризик розвитку кровотеч. З антиагрегантами та селективними інгібіторами зворотного захоплення серотоніну: збільшується ризик розвитку кровотечі з ЖКГ при одночасному застосуванні з інгібіторами зворотного захоплення серотоніну (циталопрам, пароксетин, флуоксетин, сертралін) та антиагрегантами (включаючи АСК та клопідогрел). З пробенецидом: можливе підвищення концентрації декскетопрофену в плазмі крові, що може бути обумовлено інгібуючим ефектом пробенециду на ниркову тубулярну секрецію та кон'югацію з глюкуроновою кислотою; може бути потрібна корекція дози декскетопрофену. З серцевими глікозидами: НПЗЗ можуть призводити до підвищення концентрації глікозидів у плазмі. /p> З міфепристоном: існує теоретичний ризик зміни ефективності міфепристону під дією інгібіторів простагландинсинтетази. Обмежені дані дозволяють припустити, що одночасне застосування міфепристону з нестероїдними протизапальними засобами в день застосування простагландину не надає несприятливого впливу на дію міфепристону або простагландину щодо дозрівання шийки матки або скоротливості матки, і не знижує клінічну ефективність засобів для медикаментозного аборту. З хінолонами: дані експериментальних досліджень на тваринах вказують на високий ризик розвитку судом при одночасному застосуванні НПЗЗ з хінолонами у високих дозах. З тенофовіром: при одночасному застосуванні з нестероїдними протизапальними засобами може підвищуватися концентрація сечовини та креатиніну в плазмі крові, тому для оцінки можливого впливу одночасного застосування цих лікарських засобів необхідно контролювати функцію нирок. З деферасироксом: при одночасному застосуванні з нестероїдними протизапальними засобами може підвищуватися ризик токсичного впливу на ШКТ. При застосуванні декскетопрофену разом із деферасироксом необхідне ретельне спостереження за станом пацієнта. З пеметрекседом: при одночасному застосуванні з нестероїдними протизапальними засобами може знижуватися виведення пеметрекседу, тому при застосуванні нестероїдних протизапальних засобів у високих дозах необхідно виявляти особливу обережність. У пацієнтів з нирковою недостатністю легкого ступеня тяжкості – хронічна хвороба нирок (ШКФ 60-89 мл/хв/1,73 м2) – слід уникати одночасного прийому пеметрекседу та нестероїдних протизапальних засобів протягом двох днів до та двох днів після прийому пеметрекседу.Спосіб застосування та дозиПрепарат Дексалгін® призначений для внутрішньовенного та внутрішньом'язового введення. Рекомендована доза для дорослих: 50 мг кожні 8-12 годин. При необхідності можливе повторне введення препарату з 6-годинним інтервалом. Максимальна добова доза становить 150 мг. При післяопераційному болю середньої та сильної інтенсивності за наявності показань препарат Дексалгін® можна застосовувати у поєднанні з опіоїдними анальгетиками у рекомендованих для дорослих дозах. Препарат Дексалгін призначений для короткострокового (не більше 2-х днів) застосування в період гострого больового синдрому. Надалі можливе переведення пацієнта на пероральні аналгетики. Побічні ефекти можуть бути мінімізовані при застосуванні найменшої ефективної дози протягом мінімального часу, необхідного для усунення симптомів. Літні пацієнти (65 років і старше) Як правило, пацієнтам похилого віку корекція дози не потрібна. Однак, зважаючи на фізіологічне зниження функції нирок у пацієнтів похилого віку, при нирковій недостатності легкого ступеня тяжкості рекомендується зниження максимальної добової дози до 50 мг. Пацієнти з печінковою недостатністю У пацієнтів з печінковою недостатністю легкого та середнього ступеня тяжкості (5-9 балів за шкалою Чайлд - П'ю) слід знизити максимальну добову дозу препарату Дексалгін до 50 мг та здійснювати ретельний моніторинг функції печінки. Застосування препарату Дексалгін у пацієнтів з печінковою недостатністю тяжкого ступеня тяжкості (10-15 балів за шкалою Чайлд-П'ю) протипоказане. Пацієнти з нирковою недостатністю У пацієнтів з нирковою недостатністю легкого ступеня тяжкості - хронічна хвороба нирок (СКФ 60-89 мл/хв/1,73 м2) - лікування препаратом Дексалгін слід починати зі зниженої дози (максимальна добова доза 50 мг) під наглядом лікаря. Застосування препарату Дексалгін у пацієнтів з хронічною хворобою нирок (СКФ Пацієнти педіатричного профілю Ефективність та безпека застосування препарату Дексалгін у дітей не вивчалися, тому застосування препарату у дітей протипоказане. Метод застосування Внутрішньом'язове введення Вміст однієї ампули (2 мл) повільно вводять глибоко м'яз. Внутрішньовенне введення Внутрішньовенне струменеве введення При необхідності вміст однієї ампули (2 мл) препарату Дексалгін® можна ввести шляхом повільної внутрішньовенної струминної ін'єкції тривалістю не менше 15 с. внутрішньовенна інфузія Вміст однієї ампули (2 мл) розводять у 30-100 мл фізіологічного розчину, розчину глюкози або Рінгера (лактату). Розчин слід готувати в асептичних умовах та захищати від впливу денного світла. Розведений розчин (має бути прозорим) вводять шляхом повільної внутрішньовенної інфузії тривалістю 10-30 хв. При застосуванні препарату Дексалгін внутрішньом'язово або внутрішньовенно струминно препарат необхідно вводити негайно після його забору з кольорової ампули. Препарат Дексалгін® не можна змішувати в малих обсягах (наприклад, у шприці) з розчинами дофаміну, прометазину, пентазоцину, петидину та гідроксизину, тому що в результаті утворюється осад. Препарат Дексалгін можна змішувати в малих обсягах (наприклад, у шприці) з розчинами гепарину, лідокаїну, морфіну і теофіліну. Препарат Дексалгін® розведений у 100 мл фізіологічного розчину або розчину глюкози, можна змішувати з дофаміном, гепарином, гідроксизином, лідокаїном, морфіном, петидином та теофіліном. Розчин, підготовлений для інфузійного введення, не можна змішувати з прометазином та пентазоцином. Препарат не можна змішувати з іншими лікарськими засобами крім зазначених. При зберіганні розведених розчинів препарату Дексалгін у поліетиленових пакетах або у пристосуваннях для введення з етилвінілацетату, пропіонату целюлози, поліетилену низької щільності та полівінілхлориду зміни вмісту діючої речовини внаслідок сорбції не спостерігалося. Препарат Дексалгін призначений для одноразового застосування, тому залишки невикористаного розчину слід знищити. Перед введенням слід переконатися, що розчин прозорий та безбарвний; розчин, в якому містяться тверді частинки, не можна використовувати.ПередозуванняСимптоми: симптоми передозування невідомі. Аналогічні лікарські препарати викликають порушення з боку шлунково-кишкового тракту (блювання, анорексія, біль у животі) та нервової системи (сонливість, запаморочення, дезорієнтація, головний біль). Лікування: при випадковому прийомі препарату або при прийомі препарату у надлишкових дозах слід негайно розпочати симптоматичне лікування, яке відповідає стану пацієнта. Декскетопрофен може виводитись з організму за допомогою діалізу.Запобіжні заходи та особливі вказівкиПри застосуванні препарату Дексалгін у пацієнтів з алергічними реакціями в анамнезі необхідно бути обережними. Слід уникати застосування препарату Дексалгін у поєднанні з іншими нестероїдними протизапальними засобами, у тому числі селективними інгібіторами ЦОГ-2. Небажані побічні ефекти можна звести до мінімуму при застосуванні препарату у найменшій ефективній дозі за мінімальної тривалості застосування, необхідної для усунення симптомів. Безпека застосування щодо ШКТ Є повідомлення про виникнення шлунково-кишкових кровотеч, виразок або перфорацій (у деяких випадках з летальним результатом) на фоні застосування будь-яких НПЗП на різних етапах лікування, як з появою симптомів-провісників, так і без них, а також незалежно від наявності серйозних шлунково-кишкових захворювань. -кишкових ускладнень в анамнезі У разі розвитку шлунково-кишкової кровотечі на фоні застосування препарату Дексалгін, його застосування слід припинити. Ризик розвитку шлунково-кишкової кровотечі, пептичної виразки або її перфорації підвищується зі збільшенням дози нестероїдних протизапальних засобів, у пацієнтів з виразкою в анамнезі, особливо – ускладненою кровотечею або перфорацією, а також у пацієнтів похилого віку. Пацієнти похилого віку: у пацієнтів похилого віку частота виникнення побічних ефектів на фоні застосування нестероїдних протизапальних засобів, особливо таких як шлунково-кишкова кровотеча та прорив виразки, які можуть становити загрозу для життя, збільшується. Лікування цих пацієнтів слід розпочинати з найменшої можливої дози. За наявності у пацієнта в анамнезі езофагіту, гастриту та/або виразкової хвороби перед початком лікування декскетопрофеном (як і у випадках з іншими нестероїдними протизапальними засобами) слід переконатися, що ці захворювання перебувають у стадії ремісії. У пацієнтів з наявністю симптомів патології шлунково-кишкового тракту або хронічними захворюваннями шлунково-кишкового тракту слід здійснювати контроль для виявлення порушень травлення, особливо шлунково-кишкових кровотеч. НПЗЗ слід з обережністю призначати хворим із шлунково-кишковими захворюваннями в анамнезі (виразковий коліт, хвороба Крона),оскільки існує ризик загострення цих захворювань. Для цих пацієнтів, а також пацієнтів, які потребують одночасного застосування АСК у низьких дозах або інших препаратів, що збільшують ризик виникнення порушень з боку шлунково-кишкового тракту, слід розглянути можливість комбінованої терапії з препаратами-протекторами, наприклад, мізопростолом або інгібіторами протонної помпи. Пацієнти у яких в анамнезі мали місце побічні дії з боку шлунково-кишкового тракту, особливо літні пацієнти, повинні повідомляти лікаря про будь-які незвичайні симптоми з боку шлунково-кишкового тракту (особливо про симптоми, які можуть свідчити про шлунково-кишкову кровотечу), особливо на початкових стадіях лікування. Слід з обережністю призначати препарат пацієнтам, які одночасно приймають засоби, які можуть збільшити ризик виникнення виразки або кровотечі; пероральні кортикостероїди, антикоагулянти (наприклад, варфарин), селективні інгібітори зворотного захоплення серотоніну або антиагреганти, такі як АСК. Безпека застосування щодо нирок Пацієнтам з порушенням функції нирок препарат слід призначати з обережністю, оскільки на фоні застосування нестероїдних протизапальних засобів можливе погіршення функції нирок, затримка рідини в організмі та розвиток набряків. Слід бути обережними при застосуванні препарату у пацієнтів, які одночасно приймають діуретики та пацієнтів, у яких можливий розвиток гіповолемії у зв'язку з підвищеним ризиком нефротоксичності. У період лікування необхідно забезпечити адекватне споживання рідини для запобігання зневодненню та посиленню токсичної дії на нирки. Як і інші нестероїдні протизапальні засоби, препарат Дексалгін може призводити до підвищення концентрації азоту сечовини та креатиніну в плазмі крові. Як і інші інгібітори синтезу простагландинів, препарат Дексалгін може побічна дія на сечовидільну систему, що може призвести до розвитку гломерулонефриту, інтерстиціального нефриту, папілярного некрозу, нефротичного синдрому та гострої ниркової недостатності. Літні пацієнти особливо схильні до порушення функції нирок. Безпека застосування щодо печінки Пацієнтам із порушенням функції печінки препарат слід призначати з обережністю. Як і при застосуванні інших нестероїдних протизапальних засобів, препарат може викликати короткочасне та незначне збільшення деяких «печінкових показників», а також виражене підвищення активності ACT та АЛТ у плазмі крові. У разі збільшення зазначених показників лікування препаратом слід припинити. Літні пацієнти особливо схильні до порушення функції печінки. Безпека застосування щодо серцево-судинної системи та мозкового кровообігу У пацієнтів з артеріальною гіпертензією та/або серцевою недостатністю від легкого до середнього ступеня тяжкості в анамнезі потрібне здійснення відповідного контролю та рекомендацій. Особливої обережності необхідно дотримуватись при лікуванні пацієнтів із захворюваннями серця в анамнезі, зокрема, з попередніми епізодами серцевої недостатності, оскільки терапія нестероїдних протизапальних засобів збільшує ризик розвитку серцевої недостатності; описані випадки розвитку затримки рідини та набряків, пов'язані із застосуванням НПЗП. Клінічні дослідження та епідеміологічні дані дозволяють зробити висновок про те, що нестероїдні протизапальні засоби, особливо у високих дозах і при тривалому застосуванні, можуть призводити до незначного збільшення ризику виникнення артеріальних тромбозів (наприклад, інфаркту міокарда або інсульту). Для запобігання ризику виникнення таких подій при застосуванні декскетопрофену даних недостатньо. У пацієнтів з неконтрольованою артеріальною гіпертензією, застійною серцевою недостатністю, підтвердженою ішемічною хворобою серця, захворюваннями периферичних артерій та/або судин головного мозку препарат слід застосовувати після ретельної оцінки співвідношення користі та ризику. Перед початком тривалого лікування пацієнтів з факторами ризику серцево-судинного захворювання (наприклад, при підвищеному артеріальному тиску, гіперліпідемії, цукровому діабеті, курінні) також потрібна ретельна оцінка співвідношення користі та ризику. Неселективні нестероїдні протизапальні засоби здатні зменшувати агрегацію тромбоцитів і збільшувати час кровотечі за рахунок придушення синтезу простагландинів. Одночасне застосування декскетопрофену та низькомолекулярного гепарину у профілактичних дозах у післяопераційний період вивчалось у ході контрольованих клінічних досліджень, впливу на параметри коагуляції не виявлено. Тим не менш, пацієнти, які отримують препарати, що впливають на гемостаз, наприклад, варфарин, інші похідні кумарину або гепарини одночасно з декскетопрофеном, повинні перебувати під ретельним наглядом лікаря. Літні пацієнти особливо схильні до порушень функції серцево-судинної системи. Шкірні реакції Дуже рідко на тлі застосування нестероїдних протизапальних засобів відзначалися серйозні шкірні реакції, включаючи ексфоліативний дерматит, синдром Стівенса - Джонсона, а також токсичний епідермальний некроліз, деякі з яких закінчилися летальним результатом. Ризик розвитку таких реакцій у пацієнтів, мабуть, найвищий на початку лікування, тому що більшість описаних явищ спостерігалися в перший місяць терапії. При першій появі висипу на шкірі, ураженні слизових оболонок або будь-яких інших ознак гіперчутливості застосування препарату Дексалгін слід припинити. Особлива обережність потрібна при призначенні препарату пацієнтам з вродженими порушеннями метаболізму порфірину (наприклад, при гострій порфірії, що перемежується), зневодненням, безпосередньо після великих хірургічних втручань. Якщо лікар вважає, що тривале застосування декскетопрофену необхідне, слід регулярно контролювати функцію печінки, нирок та показників загального аналізу крові. У дуже поодиноких випадках спостерігалися важкі гострі реакції гіперчутливості (наприклад, анафілактичний шок). При перших ознаках тяжкої реакції гіперчутливості необхідно припинити застосування препарату Дексалгін. Необхідно розпочати симптоматичне лікування під наглядом кваліфікованого спеціаліста. Пацієнти, які страждають на астму у поєднанні з хронічним ринітом, хронічним синуситом та/або поліпами носа, схильні до більш високого ризику алергії на АСК та/або НПЗЗ, ніж решта населення. Застосування препарату може спричинити напад астми або бронхоспазм, особливо у пацієнтів з алергічними реакціями на АСК або нестероїдні протизапальні засоби (див. розділ «Протипоказання»). В особливих випадках можливий розвиток важких інфекційних ускладнень з боку шкіри та м'яких тканин на фоні вітряної віспи. Повністю виключити можливість взаємозв'язку застосування НПЗП з розвитком подібних інфекційних ускладнень в даний час неможливо. Тому при вітряній віспі застосування препарату Дексалгін слід уникати. Препарат Дексалгін® необхідно застосовувати з обережністю при порушеннях кровотворення, системному червоному вовчаку або змішаному захворюванні сполучної тканини. Подібно до інших НПЗП, декскетопрофен здатний маскувати симптоми інфекційних захворювань. Описано окремі випадки активізації інфекційних процесів, що локалізуються у м'яких тканинах, на фоні застосування нестероїдних протизапальних засобів. Таким чином, якщо під час лікування розвиваються чи посилюються симптоми бактеріальної інфекції, пацієнтам рекомендується негайно звернутися до лікаря. Одна ампула препарату Дексалгін містить 12,35 про. % етанолу (відповідає 200 мг етанолу (алкоголю) у перерахунку на одну ампулу), що відповідає 5 мл пива або 2,08 мл вина і може мати згубний вплив на пацієнтів, які страждають на алкоголізм. Це необхідно враховувати при призначенні пацієнтам із групи високого ризику, наприклад із захворюваннями печінки або епілепсією. У препараті міститься менше 1 ммоль натрію (23 мг) в одній ампулі, тобто практично не містить натрію. Педіатрична популяція Безпека застосування у дітей не встановлена. Препарат Дексалгін може викликати побічні дії, такі як відчуття оглушеності, порушення зору або сонливість. У таких випадках можливе погіршення здатності до швидкого реагування, орієнтування у дорожній ситуації та здатності до управління механізмами. Умови зберігання: При температурі не вище 25 ° С у захищеному від світла місці. Після розведення розчин зберігають протягом 24 годин при температурі від 2 до 8 ° С у захищеному від світла місці.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
278,00 грн
238,00 грн
Склад, форма випуску та упаковкаРозчин: Діюча речовина: декскетопрофену трометамол – 73,8 мг (у перерахунку на декскетопрофен – 50,0 мг); Допоміжні речовини: етанол (96 %), натрію хлорид, гідроксид натрію до pH 7,4, вода для ін'єкцій. Розчин для внутрішньовенного та внутрішньом'язового введення, 25 мг/мл. По 2 мл препарату у ампули темного скла (тип I) з білою точкою у верхній частині ампули. По 1, 5 або 10 ампул у пластиковій упаковці (піддон) з інструкцією із застосування препарату в картонній пачці.Інформація від виробникаТермін придатності до 5 років. Використовувати лише прозорі та безбарвні розчини. Не застосовувати після закінчення терміну придатності, вказаного на упаковці.Опис лікарської формиПрозорий безбарвний розчин із слабким характерним запахом спирту.ФармакокінетикаВсмоктування. Максимальна концентрація у сироватці (Сmах) після внутрішньом'язового введення декскетопрофену трометамолу досягається в середньому через 20 хв (10-45 хв). Площа під кривою "концентрація-час" (AUC) після одноразового введення в дозі 25-50 мг пропорційна дозі як при внутрішньом'язовому, так і при внутрішньовенному введенні. Розподіл. Для декскетопрофену трометамолу характерний високий рівень зв'язування з білками плазми (99%). Середнє значення об'єму розподілу становить менше 0,25 л/кг, період напіврозподілу становить близько 0,35 год. кумуляції препарату. Метаболізм та виведення. Після введення декскетопрофену в сечі виявляється лише оптичний ізомер S-(+), що свідчить про відсутність трансформації препарату на оптичний ізомер R-(-) в організмі людини. Головним шляхом виведення декскетопрофену є його кон'югація з глюкуроновою кислотою з подальшим виведенням через нирки. Період напіввиведення (Т1/2) декскетопрофену трометамолу становить 1-2,7 год. Пацієнти похилого віку Після одноразового та багаторазових прийомів внутрішньо разової дози препарату тривалість системної експозиції препарату у здорових добровольців похилого віку (65 років і старше) була значно вищою (до 55 %), ніж у молодих добровольців, однак статистично значущих відмінностей у значеннях максимальної концентрації та часу її досягнення не спостерігалося. Відзначалося подовження періоду напіввиведення (як після одноразового, так і після багаторазових застосувань), у середньому до 48%, та зниження загального кліренсу препарату.ФармакодинамікаДекскетопрофену трометамол, трометамінова сіль S-(+) енантіомеру пропіонової кислоти, відноситься до нестероїдних протизапальних препаратів (НПЗП) і має знеболювальну, протизапальну та жарознижувальну дію. Механізм дії декскетопрофену пов'язаний із зменшенням синтезу простагландинів за рахунок пригнічення активності циклооксигеназ (ЦОГ-1 та ЦОГ-2). Препарат інгібує перетворення арахідонової кислоти на циклічні ендопероксиди PGG2 та PGH2, які продукують простагландини PGE1, PGE2, PGF2α та PGD2, а також простациклін PGI2 та тромбоксани (ТхА2 та ТхВ2). Крім того, інгібування синтезу простагландинів може впливати на інші медіатори запалення, такі як кініни, забезпечуючи не лише пряму, а й опосередковану дію.Інгібуюча дія декскетопрофену щодо активності ЦОГ-1 та ЦОГ-2 продемонстрована у лабораторних тварин та у людей. У клінічних дослідженнях на різних моделях болю доведено виражену аналгетичну активність декскетопрофену. Ефективність знеболювальної дії декскетопрофену для лікування помірного та сильного болю при внутрішньом'язовому та внутрішньовенному введенні вивчалася на декількох моделях: для післяопераційного болю (при ортопедичних, гінекологічних, абдомінальних операціях), для м'язово-скелетного болю та гострого болю у поясі. У дослідженнях продемонстровано швидке настання знеболювальної дії з досягненням піку анальгетичної активності протягом перших 45 хв. Тривалість знеболювальної дії після застосування 50 мг декскетопрофену зазвичай становить 8 год. За даними досліджень комбіноване застосування препарату Дексалгін з опіоїдними анальгетиками з метою усунення післяопераційного болю дозволяє суттєво знизити дозу опіатів. У клінічних дослідженнях у пацієнтів з післяопераційним болем потреба у введенні морфіну за допомогою контрольованого пацієнтом пристрою в групі, що отримували декскетопрофен, достовірно знижувалася на 30-45% порівняно з групою плацебо.Показання до застосуванняСимптоматичне лікування гострого болю сильної та середньої інтенсивності (наприклад, при післяопераційному болі, болі в попереку та нирковій коліці) при недоцільності пероральної терапії.Протипоказання до застосуванняПідвищена чутливість до декскетопрофену або інших нестероїдних протизапальних засобів або до будь-якої з допоміжних речовин, що входять до складу препарату (див. Склад); розвиток у пацієнтів нападу астми, бронхоспазму, гострого риніту або поява носових поліпів, кропив'янки або ангіоневротичного набряку у випадках застосування препаратів з аналогічною дією (наприклад, ацетилсаліцилової кислоти (АСК) та інших нестероїдних протизапальних засобів); фотоалергічні або фототоксичні реакції під час лікування кетопрофеном або фібратами в анамнезі; шлунково-кишкові кровотечі, виразки або перфорації в анамнезі, включаючи пов'язані з попереднім застосуванням нестероїдних протизапальних засобів; хронічна диспепсія; ерозивно-виразкові ураження шлунково-кишкового тракту; шлунково-кишкові кровотечі; інші активні кровотечі (у тому числі підозра на внутрішньочерепний крововилив); хвороба Крона, неспецифічний виразковий коліт; тяжкі порушення функції печінки (10-15 балів за шкалою Чайлд-П'ю); активне захворювання печінки; прогресуючі захворювання нирок, підтверджена гіперкаліємія; хронічна хвороба нирок: (швидкість клубочкової фільтрації (СКФ) ≤ 59 мл/хв/1,73 м2); хронічна серцева недостатність у стадії декомпенсації; період до та після проведення коронарного шунтування; геморагічний діатез та інші порушення коагуляції; тяжке зневоднення (внаслідок блювання, діареї або недостатнього прийому рідини); вік до 18 років (у зв'язку з відсутністю даних щодо ефективності та безпеки); вагітність та період грудного вигодовування. Препарат Дексалгін протипоказаний для нейроаксіального знеболювання (епідурального та інтратекального введення), тому що містить у своєму складі етанол. З обережністю Алергічні реакції в анамнезі; літній вік; захворювання ШКТ в анамнезі (такі як езофагіт, гастрит); одночасне застосування глюкокортикостероїдів для внутрішнього застосування, антикоагулянтів (у т. ч. варфарину, інших похідних кумарину та гепарину), антиагрегантів (в т. ч. ацетилсаліцилової кислоти), селективних інгібіторів зворотного захоплення серотоніну, діуретиків; хронічна хвороба нирок (ШКФ 60-89 мл/хв/1,73 м2); зниження обсягу циркулюючої крові, стан безпосередньо після великих хірургічних втручань, зневоднення; порушення функції печінки; артеріальна гіпертензія, серцева недостатність легкого та середнього ступеня тяжкості, ішемічна хвороба серця, захворювання периферичних артерій та/або судин головного мозку, гіперліпідемія, цукровий діабет, куріння;спадкове порушення метаболізму порфірину (включаючи гостру переміжну порфірію); порушення кровотворення, системний червоний вовчак та змішане захворювання сполучної тканини.Вагітність та лактаціяЗастосування препарату Дексалгін при вагітності та в період грудного вигодовування протипоказане. Пригнічення синтезу простагландинів може несприятливо впливати на вагітність та/або розвиток ембріона та плода. Результати епідеміологічних досліджень свідчать, що препарати, що пригнічують синтез простагландинів, що застосовуються на ранніх стадіях вагітності, здатні збільшувати ризик мимовільного аборту, а також розвитку у плода пороку серця та незарощення передньої черевної стінки, так, абсолютний ризик розвитку аномалій серцево-судинної системи менше ніж 1% до 1,5%. Вважається, що ризик зростає зі збільшенням дози та тривалості застосування. У тварин застосування інгібітору синтезу простагландину сприяло підвищенню ризику пре- та постімплантаційних втрат та підвищенню ембріофетальної смертності. Крім того, у тварин, які отримували інгібітори синтезу простагландинів у період органогенезу, зростала частота появи вад розвитку плода, у тому числі аномалій серцево-судинної системи. Проте дослідження декскетопрофену на тварин ознак репродуктивної токсичності не виявили. У третьому триместрі вагітності всі інгібітори синтезу простагландинів можуть призводити до розвитку у плода серцево-легеневої патології (передчасне закриття артеріальної протоки та гіпертензія в системі легеневої артерії) та порушення функції нирок, яке може прогресувати та призводити до ниркової недостатності з розвитком олігогідрів. Крім того, навіть при застосуванні в низьких дозах, у матері наприкінці вагітності та у новонародженого можливе збільшення часу кровотечі, пов'язане з антиагрегантною дією, а також придушення скоротливої активності матки, що призводить до запізнення родової діяльності або затяжних пологів у матері. Відомостей про проникнення декскетопрофену у материнське молоко немає. Препарат Дексалгін як і інші нестероїдні протизапальні засоби, може знижувати жіночу фертильність, тому його не рекомендується призначати жінкам, які планують вагітність. У жінок, які мають проблеми із зачаттям або проходять обстеження у зв'язку з безпліддям, слід розглянути можливість відміни декскетопрофену.Побічна діяМожливі побічні ефекти при застосуванні декскетопрофену трометамолу, як і при застосуванні інших препаратів декскетопрофену, наведені нижче за спадною частотою виникнення: часто (1-10% пацієнтів), нечасто (0,1-1% пацієнтів) рідко (0,01-0, 1% пацієнтів) дуже рідко (менше 0,01% пацієнтів), включаючи окремі повідомлення. З боку кровоносної та лімфатичної систем Рідко: анемія. Дуже рідко: нейтропенія, тромбоцитопенія. З боку центральної нервової системи Нечасто: біль голови, запаморочення, безсоння, сонливість. Рідко: парестезія. З боку органів чуття Нечасто: нечіткість зору. Рідко: шум у вухах. З боку серцево-судинної системи Нечасто: артеріальна гіпотензія, жар, гіперемія шкірних покровів. Рідко: екстрасистолія, тахікардія, артеріальна гіпертензія, периферичний набряк, поверхневий тромбофлебіт. З боку дихальної системи Рідко: брадипное. Дуже рідко: бронхоспазм, диспное. З боку шлунково-кишкового тракту Часто: нудота, блювання. Нечасто: абдомінальний біль, диспепсія, діарея, запор, гематемезис, сухість у роті. Рідко: ерозивно-виразкові ураження органів шлунково-кишкового тракту, включаючи кровотечі та перфорації, анорексія. Дуже рідко: ураження підшлункової залози. З боку печінки та жовчного міхура Рідко: підвищення активності печінкових ферментів, жовтяниця. Дуже рідко: ураження печінки. З боку сечовидільної системи Рідко: поліурія, ниркова колька. Дуже рідко: нефрит чи нефротичний синдром. З боку репродуктивної системи Рідко: у жінок – порушення менструального циклу, у чоловіків – порушення функції передміхурової залози. З боку опорно-рухового апарату Рідко: м'язовий спазм, утруднення рухів у суглобах. З боку шкірних покривів Нечасто: дерматит, висипання, пітливість. Рідко: кропив'янка, вугровий висип. Дуже рідко: важкі шкірні реакції (синдром Стівенса-Джонсона, синдром Лайєлла), ангіоневротичний набряк, алергічний дерматит, фотосенсибілізація. З боку обміну речовин Рідко: гіперглікемія, гіпоглікемія, гіпертригліцеридемія. З боку лабораторних показників Рідко: кетонурія, протеїнурія. Місцева та загальна реакції Часто: біль у місці ін'єкції. Нечасто: запальна реакція, гематома, геморагії у місці ін'єкції; почуття жару, озноб, стомлення. Рідко: біль у спині, непритомність, пропасниця. Дуже рідко: анафілактичний шок, набряк обличчя. Інші порушення: асептичний менінгіт, що виникає переважно у пацієнтів із системним червоним вовчаком або змішаними захворюваннями сполучної тканини, гематологічні порушення (пурпура, апластична та гемолітична анемії; рідко – агранулоцитоз та гіпоплазія кісткового мозку).Взаємодія з лікарськими засобамиНижченаведені взаємодії характерні для всіх НПЗП. Небажані комбінації З іншими нестероїдними протизапальними засобами (включаючи селективні інгібітори ЦОГ-2) та саліцилати у високих дозах (більше 3 г на добу): одночасне застосування кількох нестероїдних протизапальних засобів внаслідок синергічного ефекту підвищує ризик виникнення шлунково-кишкових кровотеч та виразки. З антикоагулянтами: нестероїдні протизапальні засоби можуть посилювати ефект антикоагулянтів, таких як варфарин у зв'язку з високим ступенем зв'язування з білками плазми, інгібуванням функції тромбоцитів, і ураженням слизової оболонки шлунка та дванадцятипалої кишки. У разі потреби одночасного застосування необхідний ретельний контроль стану пацієнта та регулярний моніторинг лабораторних показників. З гепарином: підвищується ризик розвитку кровотечі (у зв'язку з інгібуванням функції тромбоцитів та шкідливою дією на слизову оболонку шлунка та дванадцятипалої кишки). У разі потреби одночасного застосування слід здійснювати ретельний контроль стану пацієнта та регулярний моніторинг лабораторних показників. З глюкокортикостероїдами: підвищується ризик виразкового ураження шлунково-кишкового тракту та кровотеч. З препаратами літію:НПЗЗ підвищують концентрацію літію в плазмі крові аж до токсичної (знижується виведення літію через нирки), у зв'язку з чим концентрацію літію в плазмі крові необхідно контролювати на початку лікування декскетопрофеном, при корекції його дози, та відміні препарату. З метотрексатом у високих дозах (15 мг/тиж і більше): підвищення гематологічної токсичності метотрексату через зниження його ниркового кліренсу на тлі терапії НПЗЗ. З гідантоїнами та сульфаніламідними препаратами: ризик збільшення токсичної дії цих препаратів. Комбінації, які потребують обережності З діуретиками, інгібіторами ангіотензинперетворюючого ферменту (АПФ), антибіотиками з групи аміноглікозидів, антагоністами рецепторів ангіотензину II: декскетопрофен може послаблювати дію діуретиків та гіпотензивних засобів, у деяких пацієнтів з порушенням функції нирок (наприклад, при зневодненні) Застосування засобів, що надають інгібуючу дію на ЦОГ, спільно з інгібіторами АПФ, антагоністами рецепторів ангіотензину II або антибіотиками-аміноглікозидами може призвести до подальшого погіршення функції нирок, що, як правило, має оборотний характер. При призначенні декскетопрофену одночасно з діуретиком необхідно переконатися, що пацієнт отримує достатньо рідини, а також контролювати функцію нирок на початку лікування. З метотрексатом у низьких дозах (менше 15 мг/тиж): підвищення гематологічної токсичності метотрексату через зниження його ниркового кліренсу на фоні терапії НПЗЗ. Необхідно проводити щотижневий підрахунок клітин крові у перші тижні одночасної терапії. За наявності порушення функції нирок навіть легкого ступеня, а також у осіб похилого віку потрібне ретельне медичне спостереження. З пентоксифіліном: підвищення ризику кровотеч. Необхідний інтенсивний клінічний моніторинг та регулярна перевірка часу кровотечі. З зидовудином: ризик підвищення токсичної дії на еритроцити, обумовленого впливом на ретикулоцити, з розвитком тяжкої анемії через тиждень після застосування НПЗЗ. Необхідно провести підрахунок всіх клітин крові та ретикулоцитів через 1 -2 тижні після початку терапії НПЗП. З гіпоглікемічними препаратами для внутрішнього прийому: НПЗЗ можуть посилювати гіпоглікемічну дію сульфонілсечовини внаслідок витіснення її з місць зв'язування з білками плазми крові. Комбінати, які необхідно брати до уваги З β-адреноблокаторами: НПЗЗ можуть зменшувати антигіпертензивний ефект β-адреноблокаторів через інгібування синтезу простагландинів. З циклоспорином та такролімусом: НПЗЗ можуть збільшувати нефротоксичність, що опосередковано дією ренальних простагландинів. Під час одночасної терапії необхідно контролювати функцію нирок. З тромболітиками: підвищений ризик розвитку кровотеч. З антиагрегантами та селективними інгібіторами зворотного захоплення серотоніну: збільшується ризик розвитку кровотечі з ЖКГ при одночасному застосуванні з інгібіторами зворотного захоплення серотоніну (циталопрам, пароксетин, флуоксетин, сертралін) та антиагрегантами (включаючи АСК та клопідогрел). З пробенецидом: можливе підвищення концентрації декскетопрофену в плазмі крові, що може бути обумовлено інгібуючим ефектом пробенециду на ниркову тубулярну секрецію та кон'югацію з глюкуроновою кислотою; може бути потрібна корекція дози декскетопрофену. З серцевими глікозидами: НПЗЗ можуть призводити до підвищення концентрації глікозидів у плазмі. /p> З міфепристоном: існує теоретичний ризик зміни ефективності міфепристону під дією інгібіторів простагландинсинтетази. Обмежені дані дозволяють припустити, що одночасне застосування міфепристону з нестероїдними протизапальними засобами в день застосування простагландину не надає несприятливого впливу на дію міфепристону або простагландину щодо дозрівання шийки матки або скоротливості матки, і не знижує клінічну ефективність засобів для медикаментозного аборту. З хінолонами: дані експериментальних досліджень на тваринах вказують на високий ризик розвитку судом при одночасному застосуванні НПЗЗ з хінолонами у високих дозах. З тенофовіром: при одночасному застосуванні з нестероїдними протизапальними засобами може підвищуватися концентрація сечовини та креатиніну в плазмі крові, тому для оцінки можливого впливу одночасного застосування цих лікарських засобів необхідно контролювати функцію нирок. З деферасироксом: при одночасному застосуванні з нестероїдними протизапальними засобами може підвищуватися ризик токсичного впливу на ШКТ. При застосуванні декскетопрофену разом із деферасироксом необхідне ретельне спостереження за станом пацієнта. З пеметрекседом: при одночасному застосуванні з нестероїдними протизапальними засобами може знижуватися виведення пеметрекседу, тому при застосуванні нестероїдних протизапальних засобів у високих дозах необхідно виявляти особливу обережність. У пацієнтів з нирковою недостатністю легкого ступеня тяжкості – хронічна хвороба нирок (ШКФ 60-89 мл/хв/1,73 м2) – слід уникати одночасного прийому пеметрекседу та нестероїдних протизапальних засобів протягом двох днів до та двох днів після прийому пеметрекседу.Спосіб застосування та дозиПрепарат Дексалгін® призначений для внутрішньовенного та внутрішньом'язового введення. Рекомендована доза для дорослих: 50 мг кожні 8-12 годин. При необхідності можливе повторне введення препарату з 6-годинним інтервалом. Максимальна добова доза становить 150 мг. При післяопераційному болю середньої та сильної інтенсивності за наявності показань препарат Дексалгін® можна застосовувати у поєднанні з опіоїдними анальгетиками у рекомендованих для дорослих дозах. Препарат Дексалгін призначений для короткострокового (не більше 2-х днів) застосування в період гострого больового синдрому. Надалі можливе переведення пацієнта на пероральні аналгетики. Побічні ефекти можуть бути мінімізовані при застосуванні найменшої ефективної дози протягом мінімального часу, необхідного для усунення симптомів. Літні пацієнти (65 років і старше) Як правило, пацієнтам похилого віку корекція дози не потрібна. Однак, зважаючи на фізіологічне зниження функції нирок у пацієнтів похилого віку, при нирковій недостатності легкого ступеня тяжкості рекомендується зниження максимальної добової дози до 50 мг. Пацієнти з печінковою недостатністю У пацієнтів з печінковою недостатністю легкого та середнього ступеня тяжкості (5-9 балів за шкалою Чайлд - П'ю) слід знизити максимальну добову дозу препарату Дексалгін до 50 мг та здійснювати ретельний моніторинг функції печінки. Застосування препарату Дексалгін у пацієнтів з печінковою недостатністю тяжкого ступеня тяжкості (10-15 балів за шкалою Чайлд-П'ю) протипоказане. Пацієнти з нирковою недостатністю У пацієнтів з нирковою недостатністю легкого ступеня тяжкості - хронічна хвороба нирок (СКФ 60-89 мл/хв/1,73 м2) - лікування препаратом Дексалгін слід починати зі зниженої дози (максимальна добова доза 50 мг) під наглядом лікаря. Застосування препарату Дексалгін у пацієнтів з хронічною хворобою нирок (СКФ Пацієнти педіатричного профілю Ефективність та безпека застосування препарату Дексалгін у дітей не вивчалися, тому застосування препарату у дітей протипоказане. Метод застосування Внутрішньом'язове введення Вміст однієї ампули (2 мл) повільно вводять глибоко м'яз. Внутрішньовенне введення Внутрішньовенне струменеве введення При необхідності вміст однієї ампули (2 мл) препарату Дексалгін® можна ввести шляхом повільної внутрішньовенної струминної ін'єкції тривалістю не менше 15 с. внутрішньовенна інфузія Вміст однієї ампули (2 мл) розводять у 30-100 мл фізіологічного розчину, розчину глюкози або Рінгера (лактату). Розчин слід готувати в асептичних умовах та захищати від впливу денного світла. Розведений розчин (має бути прозорим) вводять шляхом повільної внутрішньовенної інфузії тривалістю 10-30 хв. При застосуванні препарату Дексалгін внутрішньом'язово або внутрішньовенно струминно препарат необхідно вводити негайно після його забору з кольорової ампули. Препарат Дексалгін® не можна змішувати в малих обсягах (наприклад, у шприці) з розчинами дофаміну, прометазину, пентазоцину, петидину та гідроксизину, тому що в результаті утворюється осад. Препарат Дексалгін можна змішувати в малих обсягах (наприклад, у шприці) з розчинами гепарину, лідокаїну, морфіну і теофіліну. Препарат Дексалгін® розведений у 100 мл фізіологічного розчину або розчину глюкози, можна змішувати з дофаміном, гепарином, гідроксизином, лідокаїном, морфіном, петидином та теофіліном. Розчин, підготовлений для інфузійного введення, не можна змішувати з прометазином та пентазоцином. Препарат не можна змішувати з іншими лікарськими засобами крім зазначених. При зберіганні розведених розчинів препарату Дексалгін у поліетиленових пакетах або у пристосуваннях для введення з етилвінілацетату, пропіонату целюлози, поліетилену низької щільності та полівінілхлориду зміни вмісту діючої речовини внаслідок сорбції не спостерігалося. Препарат Дексалгін призначений для одноразового застосування, тому залишки невикористаного розчину слід знищити. Перед введенням слід переконатися, що розчин прозорий та безбарвний; розчин, в якому містяться тверді частинки, не можна використовувати.ПередозуванняСимптоми: симптоми передозування невідомі. Аналогічні лікарські препарати викликають порушення з боку шлунково-кишкового тракту (блювання, анорексія, біль у животі) та нервової системи (сонливість, запаморочення, дезорієнтація, головний біль). Лікування: при випадковому прийомі препарату або при прийомі препарату у надлишкових дозах слід негайно розпочати симптоматичне лікування, яке відповідає стану пацієнта. Декскетопрофен може виводитись з організму за допомогою діалізу.Запобіжні заходи та особливі вказівкиПри застосуванні препарату Дексалгін у пацієнтів з алергічними реакціями в анамнезі необхідно бути обережними. Слід уникати застосування препарату Дексалгін у поєднанні з іншими нестероїдними протизапальними засобами, у тому числі селективними інгібіторами ЦОГ-2. Небажані побічні ефекти можна звести до мінімуму при застосуванні препарату у найменшій ефективній дозі за мінімальної тривалості застосування, необхідної для усунення симптомів. Безпека застосування щодо ШКТ Є повідомлення про виникнення шлунково-кишкових кровотеч, виразок або перфорацій (у деяких випадках з летальним результатом) на фоні застосування будь-яких НПЗП на різних етапах лікування, як з появою симптомів-провісників, так і без них, а також незалежно від наявності серйозних шлунково-кишкових захворювань. -кишкових ускладнень в анамнезі У разі розвитку шлунково-кишкової кровотечі на фоні застосування препарату Дексалгін, його застосування слід припинити. Ризик розвитку шлунково-кишкової кровотечі, пептичної виразки або її перфорації підвищується зі збільшенням дози нестероїдних протизапальних засобів, у пацієнтів з виразкою в анамнезі, особливо – ускладненою кровотечею або перфорацією, а також у пацієнтів похилого віку. Пацієнти похилого віку: у пацієнтів похилого віку частота виникнення побічних ефектів на фоні застосування нестероїдних протизапальних засобів, особливо таких як шлунково-кишкова кровотеча та прорив виразки, які можуть становити загрозу для життя, збільшується. Лікування цих пацієнтів слід розпочинати з найменшої можливої дози. За наявності у пацієнта в анамнезі езофагіту, гастриту та/або виразкової хвороби перед початком лікування декскетопрофеном (як і у випадках з іншими нестероїдними протизапальними засобами) слід переконатися, що ці захворювання перебувають у стадії ремісії. У пацієнтів з наявністю симптомів патології шлунково-кишкового тракту або хронічними захворюваннями шлунково-кишкового тракту слід здійснювати контроль для виявлення порушень травлення, особливо шлунково-кишкових кровотеч. НПЗЗ слід з обережністю призначати хворим із шлунково-кишковими захворюваннями в анамнезі (виразковий коліт, хвороба Крона),оскільки існує ризик загострення цих захворювань. Для цих пацієнтів, а також пацієнтів, які потребують одночасного застосування АСК у низьких дозах або інших препаратів, що збільшують ризик виникнення порушень з боку шлунково-кишкового тракту, слід розглянути можливість комбінованої терапії з препаратами-протекторами, наприклад, мізопростолом або інгібіторами протонної помпи. Пацієнти у яких в анамнезі мали місце побічні дії з боку шлунково-кишкового тракту, особливо літні пацієнти, повинні повідомляти лікаря про будь-які незвичайні симптоми з боку шлунково-кишкового тракту (особливо про симптоми, які можуть свідчити про шлунково-кишкову кровотечу), особливо на початкових стадіях лікування. Слід з обережністю призначати препарат пацієнтам, які одночасно приймають засоби, які можуть збільшити ризик виникнення виразки або кровотечі; пероральні кортикостероїди, антикоагулянти (наприклад, варфарин), селективні інгібітори зворотного захоплення серотоніну або антиагреганти, такі як АСК. Безпека застосування щодо нирок Пацієнтам з порушенням функції нирок препарат слід призначати з обережністю, оскільки на фоні застосування нестероїдних протизапальних засобів можливе погіршення функції нирок, затримка рідини в організмі та розвиток набряків. Слід бути обережними при застосуванні препарату у пацієнтів, які одночасно приймають діуретики та пацієнтів, у яких можливий розвиток гіповолемії у зв'язку з підвищеним ризиком нефротоксичності. У період лікування необхідно забезпечити адекватне споживання рідини для запобігання зневодненню та посиленню токсичної дії на нирки. Як і інші нестероїдні протизапальні засоби, препарат Дексалгін може призводити до підвищення концентрації азоту сечовини та креатиніну в плазмі крові. Як і інші інгібітори синтезу простагландинів, препарат Дексалгін може побічна дія на сечовидільну систему, що може призвести до розвитку гломерулонефриту, інтерстиціального нефриту, папілярного некрозу, нефротичного синдрому та гострої ниркової недостатності. Літні пацієнти особливо схильні до порушення функції нирок. Безпека застосування щодо печінки Пацієнтам із порушенням функції печінки препарат слід призначати з обережністю. Як і при застосуванні інших нестероїдних протизапальних засобів, препарат може викликати короткочасне та незначне збільшення деяких «печінкових показників», а також виражене підвищення активності ACT та АЛТ у плазмі крові. У разі збільшення зазначених показників лікування препаратом слід припинити. Літні пацієнти особливо схильні до порушення функції печінки. Безпека застосування щодо серцево-судинної системи та мозкового кровообігу У пацієнтів з артеріальною гіпертензією та/або серцевою недостатністю від легкого до середнього ступеня тяжкості в анамнезі потрібне здійснення відповідного контролю та рекомендацій. Особливої обережності необхідно дотримуватись при лікуванні пацієнтів із захворюваннями серця в анамнезі, зокрема, з попередніми епізодами серцевої недостатності, оскільки терапія нестероїдних протизапальних засобів збільшує ризик розвитку серцевої недостатності; описані випадки розвитку затримки рідини та набряків, пов'язані із застосуванням НПЗП. Клінічні дослідження та епідеміологічні дані дозволяють зробити висновок про те, що нестероїдні протизапальні засоби, особливо у високих дозах і при тривалому застосуванні, можуть призводити до незначного збільшення ризику виникнення артеріальних тромбозів (наприклад, інфаркту міокарда або інсульту). Для запобігання ризику виникнення таких подій при застосуванні декскетопрофену даних недостатньо. У пацієнтів з неконтрольованою артеріальною гіпертензією, застійною серцевою недостатністю, підтвердженою ішемічною хворобою серця, захворюваннями периферичних артерій та/або судин головного мозку препарат слід застосовувати після ретельної оцінки співвідношення користі та ризику. Перед початком тривалого лікування пацієнтів з факторами ризику серцево-судинного захворювання (наприклад, при підвищеному артеріальному тиску, гіперліпідемії, цукровому діабеті, курінні) також потрібна ретельна оцінка співвідношення користі та ризику. Неселективні нестероїдні протизапальні засоби здатні зменшувати агрегацію тромбоцитів і збільшувати час кровотечі за рахунок придушення синтезу простагландинів. Одночасне застосування декскетопрофену та низькомолекулярного гепарину у профілактичних дозах у післяопераційний період вивчалось у ході контрольованих клінічних досліджень, впливу на параметри коагуляції не виявлено. Тим не менш, пацієнти, які отримують препарати, що впливають на гемостаз, наприклад, варфарин, інші похідні кумарину або гепарини одночасно з декскетопрофеном, повинні перебувати під ретельним наглядом лікаря. Літні пацієнти особливо схильні до порушень функції серцево-судинної системи. Шкірні реакції Дуже рідко на тлі застосування нестероїдних протизапальних засобів відзначалися серйозні шкірні реакції, включаючи ексфоліативний дерматит, синдром Стівенса - Джонсона, а також токсичний епідермальний некроліз, деякі з яких закінчилися летальним результатом. Ризик розвитку таких реакцій у пацієнтів, мабуть, найвищий на початку лікування, тому що більшість описаних явищ спостерігалися в перший місяць терапії. При першій появі висипу на шкірі, ураженні слизових оболонок або будь-яких інших ознак гіперчутливості застосування препарату Дексалгін слід припинити. Особлива обережність потрібна при призначенні препарату пацієнтам з вродженими порушеннями метаболізму порфірину (наприклад, при гострій порфірії, що перемежується), зневодненням, безпосередньо після великих хірургічних втручань. Якщо лікар вважає, що тривале застосування декскетопрофену необхідне, слід регулярно контролювати функцію печінки, нирок та показників загального аналізу крові. У дуже поодиноких випадках спостерігалися важкі гострі реакції гіперчутливості (наприклад, анафілактичний шок). При перших ознаках тяжкої реакції гіперчутливості необхідно припинити застосування препарату Дексалгін. Необхідно розпочати симптоматичне лікування під наглядом кваліфікованого спеціаліста. Пацієнти, які страждають на астму у поєднанні з хронічним ринітом, хронічним синуситом та/або поліпами носа, схильні до більш високого ризику алергії на АСК та/або НПЗЗ, ніж решта населення. Застосування препарату може спричинити напад астми або бронхоспазм, особливо у пацієнтів з алергічними реакціями на АСК або нестероїдні протизапальні засоби (див. розділ «Протипоказання»). В особливих випадках можливий розвиток важких інфекційних ускладнень з боку шкіри та м'яких тканин на фоні вітряної віспи. Повністю виключити можливість взаємозв'язку застосування НПЗП з розвитком подібних інфекційних ускладнень в даний час неможливо. Тому при вітряній віспі застосування препарату Дексалгін слід уникати. Препарат Дексалгін® необхідно застосовувати з обережністю при порушеннях кровотворення, системному червоному вовчаку або змішаному захворюванні сполучної тканини. Подібно до інших НПЗП, декскетопрофен здатний маскувати симптоми інфекційних захворювань. Описано окремі випадки активізації інфекційних процесів, що локалізуються у м'яких тканинах, на фоні застосування нестероїдних протизапальних засобів. Таким чином, якщо під час лікування розвиваються чи посилюються симптоми бактеріальної інфекції, пацієнтам рекомендується негайно звернутися до лікаря. Одна ампула препарату Дексалгін містить 12,35 про. % етанолу (відповідає 200 мг етанолу (алкоголю) у перерахунку на одну ампулу), що відповідає 5 мл пива або 2,08 мл вина і може мати згубний вплив на пацієнтів, які страждають на алкоголізм. Це необхідно враховувати при призначенні пацієнтам із групи високого ризику, наприклад із захворюваннями печінки або епілепсією. У препараті міститься менше 1 ммоль натрію (23 мг) в одній ампулі, тобто практично не містить натрію. Педіатрична популяція Безпека застосування у дітей не встановлена. Препарат Дексалгін може викликати побічні дії, такі як відчуття оглушеності, порушення зору або сонливість. У таких випадках можливе погіршення здатності до швидкого реагування, орієнтування у дорожній ситуації та здатності до управління механізмами. Умови зберігання: При температурі не вище 25 ° С у захищеному від світла місці. Після розведення розчин зберігають протягом 24 годин при температурі від 2 до 8 ° С у захищеному від світла місці.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаРозчин – 1 амп.: активна речовина: дексаметазону натрію фосфат, у перерахунку на дексаметазону фосфат 4 мг; допоміжні речовини: гліцерол, натрію дигідрофосфату дигідрат, динатрію едетат, вода для ін'єкцій. Розчин ін'єкцій, 4 мг/мл. По 1 мл поміщають у ампулу з темного скла з нанесенням точки для позначення місця надлому. На кожну ампулу наклеюють етикетку або наносять напис фарбою, що швидко закріплюється. По 5 ампул поміщають у контурну коміркову упаковку. 5 контурних осередкових упаковок разом з інструкцією із застосування поміщають у пачку з картону.Опис лікарської формиПрозора, безбарвна або трохи жовтувата рідина.Фармакотерапевтична групаГлюкокортикостероїд.ФармакокінетикаПісля внутрішньом'язової (в/м) ін'єкції всмоктується повільно, максимальний вміст у плазмі – через 7-9 год. Зв'язок з білками плазми – 80%. Проникає через гематоенцефалічний та плацентарний бар'єри. Метаболізується у печінці. Період напіввиведення – 3-5 год. Виводиться нирками (невелика частина – лактуючими залозами).ФармакодинамікаГлюкокортикостероїд (ГКС) – метильоване похідне фторпреднізолону, гальмує вивільнення інтерлейкіну-1, інтерлейкіну-2, інтерферону гама з лімфоцитів та макрофагів. Чинить протизапальну, протиалергічну, десенсибілізуючу, протишокову, антитоксичну та імунодепресивну дію. Пригнічує вивільнення гіпофізом адренокортикотропного гормону (АКТГ) та бета-ліпотропіну, але не знижує вміст бета-ендорфіну. Пригнічує секрецію тиреотропного гормону (ТТГ) та фолікулостимулюючого гормону (ФСГ). Підвищує збудливість центральної нервової системи (ЦНС), знижує кількість лімфоцитів та еозинофілів, збільшує – еритроцитів (стимулює вироблення еритропоетинів). Взаємодіє зі специфічними цитоплазматичними рецепторами та утворює комплекс, що проникає в ядро клітини та стимулює синтез мРНК; остання індукує утворення білків, зокрема. ліпокортину, що опосередковують клітинні ефекти. Ліпокортин пригнічує фосфоліпазу А2, пригнічує вивільнення арахідонової кислоти та пригнічує синтез ендоперекисів, простагландинів, лейкотрієнів, що сприяють процесам запалення, алергії. Білковий обмін: зменшує кількість білка в плазмі (за рахунок глобулінів) з підвищенням коефіцієнта альбумін/глобулін, підвищує синтез альбумінів у печінці та нирках; посилює катаболізм білка у м'язовій тканині. Ліпідний обмін: підвищує синтез вищих жирних кислот та тиреоглобуліну (ТГ), перерозподіляє жир (накопичення жиру переважно в області плечового поясу, особи, живота), призводить до розвитку гіперхолестеринемії. Вуглеводний обмін: збільшує абсорбцію вуглеводів із шлунково-кишкового тракту (ЖКТ); підвищує активність глюкозо-6-фосфатази, що призводить до підвищення надходження глюкози з печінки до крові; підвищує активність фосфоенолпіруваткарбоксилази та синтез амінотрансфераз, що призводять до активації глюконеогенезу. Водно-електролітний обмін: затримує іони натрію та воду в організмі, стимулює виведення іонів калію (мінералокортикостероїдна активність), знижує абсорбцію іонів кальцію із ШКТ, "вимиває" іони кальцію з кісток, підвищує виведення іонів кальцію нирками. Протизапальний ефект пов'язаний із пригніченням вивільнення еозинофілами медіаторів запалення; індукуванням утворення ліпокортину та зменшенням кількості опасистих клітин, що виробляють гіалуронову кислоту; із зменшенням проникності капілярів; стабілізацією клітинних мембран та мембран органел (особливо лізосомальних). Протиалергічний ефект розвивається в результаті придушення синтезу та секреції медіаторів алергії, гальмування вивільнення з сенсибілізованих опасистих клітин та базофілів гістаміну та інших біологічно активних речовин, зменшення кількості циркулюючих базофілів, придушення розвитку лімфоїдної та сполучної тканини, зниження кількості Т , зниження чутливості ефекторних клітин до медіаторів алергії, пригнічення антитілоутворення, зміни імунної відповіді організму При хронічних обструктивних хворобах легень (ХОЗЛ) дія ґрунтується головним чином на гальмуванні запальних процесів, пригніченні розвитку або попередженні набряку слизових оболонок, гальмуванні еозинофільної інфільтрації підслизового шару епітелію бронхів, відкладенні в слизовій оболонці. . Підвищує чутливість бета-адренорецепторів бронхів дрібного та середнього калібру до ендогенних катехоламінів та екзогенних симпатоміметиків, знижує в'язкість слизу за рахунок пригнічення або скорочення її продукції. Протишокова і антитоксична дія пов'язана з підвищенням артеріального тиску (АТ) (за рахунок збільшення концентрації циркулюючих катехоламінів і відновлення чутливості до них адренорецепторів, а також вазоконстрикції), зниженням проникності судинної стінки, мембранопротекторними властивостями, активацією ферментів печінки . Імунодепресивний ефект обумовлений гальмуванням вивільнення цитокінів (інтерлейкіну-1 та інтерлейкіну-2, інтерферону гама) з лімфоцитів та макрофагів. Пригнічує синтез та секрецію АКТГ і вдруге – синтез ендогенних глюкокортикоїдів. Гальмує сполучнотканинні реакції в ході запального процесу і знижує можливість утворення рубцевої тканини. Особливість дії – значне інгібування функції гіпофізу та практично повна відсутність мінералокортикостероїдної активності. Дози 1-1,5 мг на добу пригнічують кору надниркових залоз; біологічний період напіввиведення – 32-72 год (тривалість пригнічення гіпоталамо-гіпофізарно-наднирникової системи). За силою глюкокортикостероїдної активності 0,5 мг дексаметазону відповідають приблизно 3,5 мг преднізону (або преднізолону), 15 мг гідрокортизону або 17,5 мг кортизону.Показання до застосуванняШок (опіковий, травматичний, операційний, токсичний) за неефективності іншої терапії; алергічні реакції (гострі, тяжкі форми), гемотрансфузійний шок, анафілактичний шок, анафілактоїдні реакції; набряк мозку (в т.ч. на тлі пухлини мозку або пов'язаний з хірургічним втручанням, променевою терапією або травмою голови); бронхіальна астма (важка форма); астматичний статус; системні захворювання сполучної тканини (системний червоний вовчак, ревматоїдний артрит); гостра надниркова недостатність; тиреотоксичний криз; гострий гепатит, печінкова кома; отруєння рідинами, що припікають (зменшення запальних явищ і попередження рубцевих звужень).Протипоказання до застосуванняДля короткочасного застосування за "життєвими" показаннями єдиним протипоказанням є гіперчутливість. Для внутрішньосуглобового введення: попередня артропластика, патологічна кровоточивість (ендогенна або викликана застосуванням антикоагулянтів), внутрішньосуглобовий перелом кістки, інфекційний (септичний) запальний процес у суглобі та периартикулярні інфекції (в т.ч. в анамнезі), а також загальний інфекцій остеопороз, відсутність ознак запалення в суглобі (так званий "сухий" суглоб, наприклад, при остеоартрозі без синовіту), виражена кісткова деструкція та деформація суглоба (різке звуження суглобової щілини, анкілоз), нестабільність суглоба як результат артриту, асептичний некроз формують . З обережністю: Паразитарні та інфекційні захворювання вірусної, грибкової або бактеріальної природи (нині або нещодавно перенесені, включаючи недавній контакт з хворим) - простий герпес, оперізуючий герпес (віремічна фаза), вітряна віспа, кір; амебіаз, стронгілоїдоз (встановлений або підозрюваний); системний мікоз; активний та латентний туберкульоз. Застосування при тяжких інфекційних захворюваннях припустимо лише тлі специфічної терапії. Поствакцинальний період (період тривалістю 8 тижнів до 2 тижнів після вакцинації), лімфаденіт після щеплення БЦЖ. Імунодефіцитні стани (в т.ч. СНІД або ВІЛ-інфікування). Захворювання шлунково-кишкового тракту: виразкова хвороба шлунка та 12-палої кишки, езофагіт, гастрит, гостра або латентна пептична виразка, нещодавно створений анастомоз кишечника, виразковий коліт із загрозою перфорації або абсцедування, дивертикуліт. Захворювання серцево-судинної системи, зокрема. недавно перенесений інфаркт міокарда (у хворих з гострим та підгострим інфарктом міокарда можливе поширення вогнища некрозу, уповільнення формування рубцевої тканини і внаслідок цього – розрив серцевого м'яза), декомпенсована хронічна серцева недостатність, артеріальна гіпертензія, гіперліпідемія. Ендокринні захворювання – цукровий діабет (в т.ч. порушення толерантності до вуглеводів), тиреотоксикоз, гіпотиреоз, хвороба Іценко-Кушинга. Тяжка хронічна ниркова та/або печінкова недостатність, нефроуролітіаз. Гіпоальбумінемія та стани, що призводять до її виникнення. Системний остеопороз, міастенія gravis, гострий психоз, ожиріння (III-IV ст), поліомієліт (за винятком форми бульбарного енцефаліту), відкрито- та закритокутова глаукома. Для внутрішньосуглобового введення: загальний тяжкий стан пацієнта, неефективність (або короткочасність) дії 2 попередніх введень (з урахуванням індивідуальних властивостей ГКС, що застосовувалися).Вагітність та лактаціяПід час вагітності (особливо у першому триместрі) препарат може бути застосований лише тоді, коли очікуваний лікувальний ефект перевищує потенційний ризик для плода. При тривалій терапії під час вагітності не виключена можливість порушення зростання плода. У разі застосування наприкінці вагітності існує небезпека виникнення атрофії кори надниркових залоз у плода, що може вимагати проведення замісної терапії у новонародженого. Якщо необхідно проводити лікування препаратом під час грудного вигодовування, годування груддю слід припинити.Побічна діяЧастота розвитку та вираженість побічних ефектів залежать від тривалості застосування, величини використовуваної дози та можливості дотримання циркадного ритму призначення. З боку ендокринної системи: зниження толерантності до глюкози, "стероїдний" цукровий діабет або маніфестація латентного цукрового діабету, пригнічення функції надниркових залоз, синдром Іценко-Кушинга (місяцеподібна особа, ожиріння гіпофізарного типу, гірсутизм, підвищення артеріального тиску, дисменя , затримка статевого розвитку у дітей З боку травної системи: нудота, блювання, панкреатит, "стероїдна" виразка шлунка та 12-палої кишки, ерозивний езофагіт, кровотечі та перфорація ШКТ, підвищення або зниження апетиту, метеоризм, гикавка. У поодиноких випадках - підвищення активності "печінкових" трансаміназ та лужної фосфатази. З боку серцево-судинної системи: аритмії, брадикардія (аж до зупинки серця); розвиток (у схильних пацієнтів) або посилення вираженості хронічної серцевої недостатності, ЕКГ-зміни, характерні для гіпокаліємії, підвищення артеріального тиску, гіперкоагуляція, тромбози. У хворих з гострим та підгострим інфарктом міокарда – поширення вогнища некрозу, уповільнення формування рубцевої тканини, що може призвести до розриву серцевого м'яза. З боку нервової системи: делірій, дезорієнтація, ейфорія, галюцинації, маніакально-депресивний психоз, депресія, параноя, підвищення внутрішньочерепного тиску, нервозність або занепокоєння, безсоння, запаморочення, вертиго, псевдопухлина мозочка, головний біль, судоми. З боку органів чуття: раптова втрата зору (при парентеральному введенні в області голови, шиї, носових раковин, шкіри голови можливе відкладення кристалів препарату в судинах ока), задня субкапсулярна катаракта, підвищення внутрішньоочного тиску з можливим пошкодженням зорового нерва, схильність до розвитку вторинних бактеріальних , грибкових чи вірусних інфекцій очей, трофічні зміни рогівки, екзофтальм З боку обміну речовин: підвищене виведення іонів кальцію, гіпокальціємія, підвищення маси тіла, негативний баланс азоту (підвищений розпад білків), підвищене потовиділення. Зумовлені мінералокортикостероїдною активністю – затримка рідини та іонів натрію (периферичні набряки), гіпернатріємія, гіпокаліємічний синдром (гіпокаліємія, аритмія, міалгія або спазм м'язів, незвичайна слабкість та стомлюваність). З боку опорно-рухового апарату: уповільнення росту та процесів окостеніння у дітей (передчасне закриття епіфізарних зон росту), остеопороз (дуже рідко – патологічні переломи кісток, асептичний некроз головки плечової та стегнової кістки), розрив сухожилля м'язів, "стероїдна" міопа м'язової маси (атрофія). З боку шкірних покровів та слизових оболонок: уповільнене загоєння ран, петехії, екхімози, витончення шкіри, гіпер- або гіпопігментація, стероїдні вугри, стрії, схильність до розвитку піодермії та кандидозів. Алергічні реакції: генералізовані (шкірні висипання, свербіж шкіри, анафілактичний шок), місцеві алергічні реакції. Інші: розвиток або загострення інфекцій (появі цього побічного ефекту сприяють спільно застосовувані імунодепресанти та вакцинація), лейкоцитурія, синдром "скасування". Місцеві при парентеральному введенні: печіння, оніміння, біль, парестезії та інфекції у місці введення; рідко – некроз навколишніх тканин, утворення рубців у місці ін'єкції; атрофія шкіри та підшкірної клітковини при внутрішньом'язовому введенні (особливо небезпечне введення в дельтовидний м'яз). При внутрішньовенному введенні: аритмії, "припливи" крові до обличчя, судоми. При інтракраніальному введенні носова кровотеча. При внутрішньосуглобовому введенні: посилення болю у суглобі.Взаємодія з лікарськими засобамиДексаметазон фармацевтично несумісний з іншими лікарськими засобами (може утворювати нерозчинні сполуки). Дексаметазон підвищує токсичність серцевих глікозидів (через гіпокаліємію, що виникає, підвищується ризик розвитку аритмій). Прискорює виведення ацетилсаліцилової кислоти, знижує вміст її метаболітів у крові (при відміні дексаметазону концентрація саліцилатів у крові збільшується та зростає ризик розвитку побічних явищ). При одночасному застосуванні з живими противірусними вакцинами та на фоні інших видів імунізацій збільшує ризик активації вірусів та розвитку інфекцій. Збільшує метаболізм ізоніазиду, мексилетину (особливо у "швидких ацетиляторів"), що призводить до зниження їх плазмових концентрацій. Збільшує ризик розвитку гепатотоксичної дії парацетамолу (індукція "печінкових" ферментів та утворення токсичного метаболіту парацетамолу). Підвищує (при тривалій терапії) вміст фолієвої кислоти. Гіпокаліємія, що викликається кортикостероїдами, може збільшувати вираженість і тривалість м'язової блокади на тлі міорелаксантів. У високих дозах знижує ефект соматропіну. Дексаметазон знижує дію гіпоглікемічних лікарських засобів; посилює антикоагулянтну дію похідних кумарину. Послаблює вплив вітаміну D на всмоктування іонів кальцію у просвіті кишківника. Ергокальциферол і паратгормон перешкоджають розвитку остеопатії, що викликається кортикостероїдами. Зменшує концентрацію празиквантелу у крові. Циклоспорин (пригнічує метаболізм) та кетоконазол (знижує кліренс) збільшують токсичність. Тіазидні діуретики, інгібітори карбоангідрази, інші глюкокортикостероїди та амфотерицин В підвищують ризик розвитку гіпокаліємії, натрійсодержащие лікарські засоби - набряків і підвищення артеріального тиску. Нестероїдні протизапальні препарати (НПЗП) та етанол підвищують небезпеку розвитку виразки слизової оболонки ШКТ та кровотечі, у комбінації з НПЗЗ для лікування артриту можливе зниження дози кортикостероїдів через сумацію терапевтичного ефекту. Індометацин, витісняючи дексаметазон через альбуміни, збільшує ризик розвитку його побічних ефектів. Амфотерицин В та інгібітори карбоангідрази збільшують ризик розвитку остеопорозу. Терапевтична дія кортикостероїдів знижується під впливом фенітоїну, барбітуратів, ефедрину, теофіліну, рифампіцину та інших індукторів "печінкових" мікросомальних ферментів (збільшення швидкості метаболізму). Мітотан та інші інгібітори функції кори надниркових залоз можуть обумовлювати необхідність підвищення дози кортикостероїдів. Кліренс кортикостероїдів підвищується на тлі гормонів щитовидної залози. Імунодепресанти підвищують ризик розвитку інфекцій та лімфоми або інших лімфопроліферативних порушень, пов'язаних із вірусом Епштейна-Барр. Естрогени (включаючи пероральні естрогеновмісні контрацептиви) знижують кліренс кортикостероїдів, подовжують період напіввиведення та їх терапевтичні та токсичні ефекти. Появі гірсутизму та вугрів сприяє одночасне застосування інших стероїдних гормональних лікарських засобів – андрогенів, естрогенів, анаболіків, пероральних контрацептивів. Трициклічні антидепресанти можуть посилювати виразність депресії, спричиненої ГКС (не показані для терапії даних побічних ефектів). Ризик розвитку катаракти підвищується при застосуванні на тлі інших кортикостероїдів, антипсихотичних лікарських засобів (нейролептиків), карбутаміду та азатіоприну. Одночасне призначення з м-холіноблокаторами (включаючи антигістамінні лікарські засоби, трициклічні антидепресанти), нітратами сприяє розвитку підвищення внутрішньоочного тиску. При одночасному інтертекальному застосуванні з йофенділатом збільшується ризик розвитку арахноїдиту.Спосіб застосування та дозиРежим дозування є індивідуальним та залежить від показань, стану хворого та його реакції на терапію. Препарат вводять внутрішньовенно повільно струминно або краплинно (при гострих та невідкладних станах); внутрішньом'язово; можливе також локальне (в патологічне утворення) введення. З метою приготування розчину для внутрішньовенної (в/в) краплинної інфузії слід використовувати ізотонічний розчин хлориду натрію або 5% розчин декстрози. Дексаметазон натрію фосфат: внутрішньосуглобово, у вогнище ураження - 0,2-6 мг, з повторенням 1 раз на 3 дні або 3 тижні. В/м або внутрішньовенно - 0,5-9 мг/сут. Для лікування набряку мозку – 10 мг у перше введення, надалі по 4 мг в/м раз на 6 год до зникнення симптомів. Доза може бути знижена через 2-4 дні з поступовим скасуванням у період 5-7 діб після усунення набряку мозку. Підтримуюча доза – по 2 мг 3 рази на добу. Для лікування шоку - внутрішньовенно 20 мг у перше введення, потім 3 мг / кг за 24 години у вигляді внутрішньовенних інфузій або внутрішньовенно струминно - від 2 до 6 мг / кг у вигляді однієї ін'єкції або 40 мг у вигляді одноразової. ін'єкції, що призначається кожні 2-6 год; можливе внутрішньовенне введення 1 мг/кг одноразово. Терапія шоку має бути скасована, як тільки стан пацієнта стабілізується, звичайна тривалість не більше 2-3 діб. Алергічні захворювання – в/м у першу ін'єкцію по 4-8 мг. Подальше лікування проводять пероральними лікарськими формами. При нудоті та блюванні при проведенні хіміотерапії - внутрішньовенно 8-20 мг за 5-15 хв до сеансу хіміотерапії. Подальша хіміотерапія повинна проводитись при використанні пероральних лікарських форм. Для лікування респіраторного дистрес-синдрому новонароджених - в/м 4 введення по 5 мг кожні 12 год, надалі з сьомого дня раз на 24 год. Максимальна добова доза – 80 мг. Для дітей: для лікування надниркової недостатності - в/м по 23 мкг/кг (0,67 мг/кв.м) раз на 3 добу, або 7,8-12 мкг/кг (0,23-0,34 мг/ кв.м/сут), або 28-170 мкг/кг (0,83-5 мг/кв.м) щодня 12-24 год.ПередозуванняСимптоми: підвищення артеріального тиску, набряки, виразка, гіперглікемія, порушення свідомості. Лікування: симптоматичне, специфічного антидоту немає.Запобіжні заходи та особливі вказівкиДітям, які в період лікування перебували в контакті з хворими на кір або вітряною віспою, профілактично призначають специфічні імуноглобуліни. У дітей у період зростання кортикостероїдів повинні застосовуватися тільки за абсолютними показаннями і під особливо ретельним наглядом лікаря. Необхідно враховувати, що у пацієнтів з гіпотиреозом кліренс кортикостероїдів знижується, а у пацієнтів з тиреотоксикозом – підвищується.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
Склад, форма випуску та упаковкаКраплі - 1 мл: активні речовини: дексаметазону натрію фосфат 1 мг у перерахунку на 100% суху речовину; допоміжні речовини: борна кислота 15 мг, натрію тетраборату декагідрат (бура) 0,6 мг, динатрію едетату дигідрат 0,5 мг, бензалконію хлорид у перерахунку на 100% суху речовину 0,04 мг, вода для ін'єкцій до 1 мл. По 5 мл або 10 мл у флакони поліетиленові, закупорені ковпачками. Кожен флакон разом з інструкцією з медичного застосування вкладають у пачку з картону.Опис лікарської формиПрозора безбарвна рідина.Фармакотерапевтична групаГлюкокортикостероїд для місцевого застосування.ФармакокінетикаПісля закапування в кон'юнктивальний мішок добре проникає в епітелій рогівки та кон'юнктиву, при цьому у водянистій волозі очі досягаються терапевтичні концентрації. При запаленні чи пошкодженні слизової оболонки швидкість пенетрації збільшується. Близько 60-70% дексаметазону, що у системний кровотік, пов'язують із білками плазми. Метаболізується в печінці під дією цитохромовмісних ферментів. Метаболіти виводяться через кишечник. Період напіввиведення (T1/2) очних крапель – близько 3 год.ФармакодинамікаФторований глюкокортикостероїд, має виражену протизапальну, протиалергічну та антиексудативну дію. Взаємодіючи зі специфічним білковим рецептором у тканинах-мішенях, регулює експресію кортикоїдзалежних генів та впливає на синтез білка. Зменшує освіту, вивільнення та активність медіаторів запалення (гістаміну, кініну, простагландину, лізосомальних ферментів). Пригнічує міграцію клітин до місця запалення; зменшує вазодилатацію та підвищену проникність судин у вогнищі запалення. Стабілізує лізосомальні ферменти мембран лейкоцитів; пригнічує синтез антитіл та порушує розпізнавання антигену. Гальмує вивільнення інтерлейкіну-1 та інтерлейкіну-2, гамма-інтерферону з лімфоцитів та макрофагів. Індукує утворення ліпокортину, пригнічує вивільнення еозинофілами медіаторів запалення та стабілізує мембрани опасистих клітин. Всі ці ефекти беруть участь у придушенні запальної реакції у тканинах у відповідь на механічне,хімічне чи імунне ушкодження. Тривалість протизапальної дії після закапування 1 краплі розчину становить від 4 до 8 год.Показання до застосуванняКон'юнктивіт (негнійний і алергічний), кератит, кератокон'юнктивіт (без ушкодження епітелію), блефарит, склерит, епісклерит, ірит, іридоцикліт та інші увеїти різного генезу, блефарокон'юнктивіт, поверхневі травми рогівки. , симпатична офтальміяПротипоказання до застосуванняГіперчутливість, дитячий вік (до 18 років). Вірусні та грибкові захворювання очей, гнійна інфекція очей (без супутньої протимікробної терапії), трахома, глаукома, пошкодження цілісності епітелію рогівки (в т.ч. стан після видалення стороннього тіла рогівки), туберкульоз очей. З обережністю: Вагітність, період лактації (припустима терапія протягом трохи більше 7-10 днів).Вагітність та лактаціяБезпека застосування препарату протягом періоду вагітності та годування груддю не встановлена, тому слід обережно застосовувати препарат у цієї категорії пацієнтів. Курс лікування має перевищувати 10 днів.Побічна діяПри тривалому застосуванні очних крапель (більше 10 днів) можливе підвищення внутрішньоочного тиску, розвиток глаукоми з ураженням зорового нерва, зниження гостроти зору та випадання полів зору, а також формування задньої субкапсулярної катаракти, витончення та перфорація рогової оболонки. Дуже рідко – поширення герпетичної та бактеріальної інфекції. Алергічний кон'юнктивіт та блефарит у пацієнтів з гіперчутливістю до дексаметазону або допоміжних речовин препарату.Взаємодія з лікарськими засобамиПри тривалому застосуванні з ідоксуридином можливе посилення деструктивних процесів в епітелії рогівки.Спосіб застосування та дозиЗастосовуються кон'юнктивальний мішок. При вираженому запальному процесі протягом перших 24 - 48 год лікування закопують по 1-2 краплі в кон'юнктивальний мішок кожні 2 год, при стиханні запального процесу - кожні 4-6 год. Для профілактики запальних процесів після офтальмологічних операцій та травм: протягом перших 24 годин після операції – по 1-2 кап 4 рази на день, далі – 3 рази на день протягом 2 тижнів. Курс лікування підбирається індивідуально, у середньому – 2-3 тижні.ПередозуванняЧи не описана.Запобіжні заходи та особливі вказівкиУ ході лікування офтальмологічних захворювань (при тривалості понад 2 тижні) через 10 днів необхідний контроль внутрішньоочного тиску та стану рогівки. При закапуванні очних крапель м'які контактні лінзи необхідно зняти і знову одягнути не раніше як за 15-20 хв. Протягом 30 хв після інстиляції очних крапель необхідно утримуватися від занять, що вимагають підвищеної концентрації уваги та швидкості психомоторних реакцій. Лікування препаратом може маскувати картину бактеріальної або грибкової інфекції, тому при лікуванні інфекційних захворювань очей препарат слід поєднувати з адекватною протимікробною терапією. Вплив на здатність до керування автотранспортом та управління механізмами Як і у разі застосування інших очних крапель, тимчасова нечіткість зору або інші порушення зору можуть впливати на здатність керувати автотранспортом або механізмами. Якщо нечіткість зору виникає під час закапування, пацієнту необхідно почекати, поки зір відновиться, перш ніж керувати автотранспортом або працювати з іншими механізмами.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаРозчин - 1 мл: активна речовина: дексаметазону натрію фосфат – 1,0 мг; допоміжні речовини: борна кислота – 15 мг; натрію тетраборату декагідрат (натрій тетраборнокислий 10-водний) – 0,6 мг; динатрію едетат (трилон Б) – 0,5 мг; бензалконію хлорид – 0,04 мг; вода для ін'єкцій – до 1 мл. Краплі очні 0,1%. По 1 мл, 1,5 мл, 2 мл у тюбик-крапельниці з клапаном або по 5 мл, 10 мл у тюбик-крапельниці з гвинтовою горловиною з поліетилену. Тюбик-крапельниці з гвинтовою горловиною закупорюють кришками, що нагвинчуються з полімерних матеріалів. 2, 5 тюбик-крапельниць по 1 мл, 2 мл або 2 тюбик-крапельниці по 1,5 мл або 1 тюбик-крапельницю по 5 мл, 10 мл з інструкцією по застосуванню поміщають у пачку з картону.Опис лікарської формиБезбарвна прозора рідина.ФармакокінетикаПісля закапування в кон'юнктивальний мішок добре проникає в епітелій рогівки та кон'юнктиву; при цьому у водянистій волозі очі досягаються терапевтичні концентрації; при запаленні чи пошкодженні слизової оболонки швидкість пенетрації збільшується. Близько 60-70 % дексаметазону, що у системний кровотік, пов'язують із білками плазми. Метаболізується в печінці під дією цитохромовмісних ферментів; метаболіти виводяться через кишківник. Період напіввиведення становить середньому 3 год.ФармакодинамікаФторований глюкокортикостероїд, має виражену протизапальну, протиалергічну та антиексудативну дію. Взаємодіючи зі специфічним білковим рецептором у тканинах-мішенях, регулює експресію кортикоїдзалежних генів та впливає, таким чином, на синтез білка. Зменшує освіту, вивільнення та активність медіаторів запалення (гістаміну, брадикініну, простагландинів, лізосомальних ферментів). Пригнічує міграцію клітин до місця запалення; зменшує вазодилатацію та підвищену проникність судин у вогнищі запалення. Стабілізує лізосомальні ферменти мембран лейкоцитів; пригнічує синтез антитіл та порушує розпізнавання антигену. Гальмує вивільнення інтерлейкіну-1 та інтерлейкіну-2, інтерферону гама з лімфоцитів та макрофагів. Індукує утворення ліпокортину, пригнічує вивільнення еозинофілами медіаторів запалення та стабілізує мембрани опасистих клітин. Всі ці ефекти беруть участь у придушенні запальної реакції у тканинах у відповідь на механічне, хімічне або імунне ушкодження. Тривалість протизапальної дії після закапування 1 краплі розчину становить від 4 до 8 год.Показання до застосуванняКон'юнктивіт (негнійний і алергічний), кератит, кератокон'юнктивіт (без ушкодження епітелію), блефарит, склерит, епісклерит, ірит, іридоцикліт та інші увеїти різного генезу, блефарокон'юнктивіт, поверхневі травми рогівки. , симпатична офтальміяПротипоказання до застосуванняГіперчутливість, дитячий вік (до 18 років). Вірусні та грибкові захворювання очей, гнійна інфекція очей (без супутньої протимікробної терапії), трахома, глаукома, пошкодження цілісності епітелію рогівки (в т.ч. стан після видалення стороннього тіла рогівки); туберкульоз очей.Побічна діяПри тривалому застосуванні (більше 3 тижнів) можливе підвищення внутрішньоочного тиску; розвиток глаукоми з ураженням зорового нерва, зниження гостроти зору та випадання полів зору, а також формування задньої субкапсулярної катаракти, також можливе витончення та перфорація рогової оболонки; дуже рідко – поширення герпетичної та бактеріальної інфекції. У пацієнтів з гіперчутливістю до дексаметазону або бензалконію хлориду може розвинутись алергічний кон'юнктивіт та блефарит. Подразнення, свербіння та печіння шкіри; дерматит.Взаємодія з лікарськими засобамиПри тривалому застосуванні з ідоксуридином можливе посилення деструктивних процесів в епітелії рогівки.Спосіб застосування та дозиДорослим при вираженому запальному процесі – протягом перших 24-48 годин лікування закопують у кон'юнктивальний мішок по 1-2 краплі кожні дві години, при зменшенні запалення – кожні 4-6 годин. Для профілактики запальних процесів після очних операцій та травм протягом перших 24 годин після операції препарат закопують 4 рази на день, далі протягом 2 тижнів – 3 рази на день. У ході лікування (при тривалості більше 2 тижнів) необхідно контролювати внутрішньоочний тиск та стан рогівки. При закопуванні м'які контактні лінзи необхідно знімати, знову вдягнути їх можна не раніше ніж через 15-20 хв. Протягом 30 хв після інстиляції необхідно утримуватись від занять, що потребують підвищеної уваги. Лікування препаратом може маскувати картину бактеріальної або грибкової інфекції, тому при лікуванні інфекційних захворювань очей препарат слід поєднувати з адекватною протимікробною терапією.ПередозуванняСимптоми: можливе посилення описаних дозозалежних побічних дій. Лікування: специфічного антидоту немає. Препарат слід відмінити та проводити симптоматичну терапію.Умови зберіганняУ прохолодному місці +8+15 градусУмови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаКраплі - 1 мл: активний компонент: дексаметазон 1 мг; допоміжні компоненти: полісорбат 80, гіпромелоза (гідроксипропілметилцелюлоза 4000), динатрію фосфат додекагідрат, лимонна кислота моногідрат, натрію хлорид, динатрію едетат дигідрат, бензалконію хлорид, вода очищена. По 10 мл препарату в білий полімерний флакон-крапельницю закритий полімерною кришкою із запобіжним кільцем. По одному флаконі-крапельниці разом з інструкцією із застосування в картонну пачку.Опис лікарської формиСуспензія білого кольору, можлива присутність осаду, який швидко розсіюється при легкому збовтуванні.Фармакотерапевтична групаГлюкокортикостероїд для місцевого застосування.ФармакокінетикаПісля заколювання в кон'юнктивальний мішок добре проникає в епітелій рогівки та кон'юнктиву; при цьому у водянистій волозі очі досягаються терапевтичні концентрації; при запаленні чи пошкодженні слизової оболонки швидкість пенетрації збільшується. Близько 60-70% дексаметазону, що у системний кровотік, пов'язують із білками плазми. Метаболізується в печінці під дією цитохромовмісних ферментів; метаболіти виводяться через кишківник. Період напіввиведення (Т1/2) становить середньому 3 год. Системна абсорбція препарату мінімальна.ФармакодинамікаГлюкокортикоїдний препарат для місцевого застосування в офтальмології. Чинить виражену протизапальну, протиалергічну та антиексудативну дію. Взаємодіючи зі специфічним білковим рецептором у тканинах-мішенях, регулює експресію кортикоїдзалежних генів та впливає таким чином на синтез білка. Зменшує утворення, вивільнення та активність медіаторів запалення (гістаміну, кініну, простагландинів, лізосомальних ферментів). Пригнічує міграцію клітин до місця запалення; зменшує вазодилатацію та підвищену проникність судин у вогнищі запалення. Стабілізує лізосомальні ферменти мембран лейкоцитів; пригнічує синтез антитіл та порушує розпізнавання антигену. Гальмує вивільнення інтерлейкіну-1 та інтерлейкіну-2, інтерферону-гаму з лімфоцитів та макрофагів. Індукує утворення ліпокортину, пригнічує вивільнення еозинофілами медіаторів запалення та стабілізує мембрани опасистих клітин.Всі ці ефекти беруть участь у придушенні запальної реакції у тканинах у відповідь на механічне, хімічне або імунне ушкодження. Тривалість протизапальної дії після закапування 1 краплі розчину становить від 4 до 8 год.Показання до застосуванняКон'юнктивіт (негнійний і алергічний), кератит, кератокон'юнктивіт (без пошкодження епітелію), блефарит, склерит, епісклерит, хоріоретиніт, увеїти, блефарокон'юнктивіт, неврит зорового нерва, профілактика та лікування запалення після травм неоваскуляризації після кератитів, опіківПротипоказання до застосуванняГіперчутливість, вірусні та грибкові захворювання очей, гнійні захворювання очей (без супутньої протимікробної терапії), трахома, підвищений внутрішньоочний тиск, пошкодження цілісності епітелію рогівки; туберкульоз очей; дитячий вік до 6 років; вагітність; лактація.Побічна діяВ основному препарат має гарну переносимість Місцеві реакції: безпосередньо після закапування препарату можливе відчуття печіння, сльозотеча, затуманювання зору. При тривалому застосуванні (більше 2-х тижнів) можливе підвищення внутрішньоочного тиску; розвиток глаукоми з ураженням зорового нерва, зниження гостроти зору та випадання полів зору, а також формування задньої субкапсулярної катаракти, також можливе витончення та перфорація рогової оболонки; дуже рідко – поширення герпетичної та бактеріальної інфекції. У пацієнтів з гіперчутливістю до дексаметазону або бензалконію хлориду може розвинутись алергічний кон'юнктивіт та блефарит. Сверблячка, палепебральна еритема або кон'юнктивальна еритема. У разі появи рогівкових або склеральних виразок кортикостероїд може відкласти загоєння та сприяти повторній інфекції. При тривалому застосуванні можливе збільшення ризику розвитку системних побічних ефектів, характерних для глюкокортикостероїдів: З боку ендокринної системи: зниження толерантності до глюкози, стероїдний цукровий діабет або маніфестація латентного цукрового діабету, пригнічення функції надниркових залоз, синдром Іценко-Кушинга. З боку травної системи: нудота, блювання, підвищення або зниження апетиту, загострення хронічних захворювань шлунково-кишкового тракту. Серцево-судинна система: аритмії, брадикардія, підвищення артеріального тиску. З боку нервової системи: підвищення внутрішньочерепного тиску, нервозність або занепокоєння, безсоння, запаморочення, біль голови.Взаємодія з лікарськими засобамиПри тривалому застосуванні з ідоксуридином можливе посилення деструктивних процесів в епітелії рогівки. Дексаметазон може посилювати дію барбітуратів. Спільне застосування фенітоїну з дексаметазоном призводить до зниження концентрації останнього. Варфарин у поєднанні з дексаметазоном збільшує ризик кровотечі. При звичайному режимі місцевого застосування доза недостатня для того, щоб викликати індукцію або насичення печінкових ферментів. Спільне застосування: з діуретиками (особливо “тіазидними” та інгібіторами карбоангідрази) та амфотерицином В може призвести до посилення виведення з організму калію (К+) та збільшення ризику розвитку серцевої недостатності; з серцевими глікозидами - погіршується їх переносимість і підвищується ймовірність розвитку шлуночкової екстрасистолії (через викликану гіпокаліємію); з етанолом та нестероїдними протизапальними препаратами (НПЗП) – посилюється ризик виникнення ерозивно-виразкових уражень у шлунково-кишковому тракті. Естрогени та пероральні естрогеновмісні контрацептиви знижують кліренс дексаметазону, що може супроводжуватися посиленням виразності його дії. Спільне застосування антиаритмічних препаратів із дексаметазоном може призвести до зменшення ефекту останнього.Спосіб застосування та дозиМісцево. При гострих запальних процесах препарат заколюють у кон'юнктивальний мішок по 1-2 краплі 4-5 разів на добу протягом 2 днів; надалі препарат застосовують по 1-2 краплі 3-4 десь у добу протягом 4-6 днів. При хронічних запальних процесах препарат закопують двічі на добу протягом 3-6 тижнів. Максимальна тривалість застосування препарату – 6 тижнів. При алергічних захворюваннях очей закопують у кон'юнктивальний мішок по 1-2 краплі 4-5 разів на добу протягом 2 днів з поступовим скасуванням протягом 1-2 тижнів. При ушкодженнях очного яблука внаслідок травм або оперативних втручань після протиглаукомної фільтруючої операції препарат застосовують у день операції або наступного дня. Після операції екстракції катаракти, операції з приводу косоокості, відшарування сітківки, а також після травми препарат застосовують починаючи з 8-го дня. Залежно від ступеня вираженості симптомів запалення препарат слід закопувати по 1-2 краплі 2-4 рази на добу протягом 2-4 тижнів. Дітям віком від 6 до 12 років при лікуванні алергічних та запальних станів заколюють по 1 краплі 2-3 рази на добу протягом 7-10 днів. У разі потреби лікування продовжують після проведення на 10 день флюоресцеїнової проби (для перевірки цілісності рогівкового епітелію).ПередозуванняПередозування при застосуванні в офтальмології є малоймовірним. Симптоми: можливі місцеві прояви. Специфічного антидоту немає. Препарат слід відмінити та призначити симптоматичну терапію. Тривале або застосування у великих дозах суспензії може збільшити системну абсорбцію препарату, а також можлива поява гіпертензії у деяких пацієнтів і поява деяких захворювань рогівки або кришталика.Запобіжні заходи та особливі вказівкиПеред застосуванням препарат слід збовтувати. Препарат призначений тільки для місцевого застосування кон'юнктивальний мішок. Не слід застосовувати для внутрішньоочної ін'єкції. У разі, якщо не відмічено покращення після 3-4 днів лікування, призначають додаткове місцеве або системне лікування. До складу препарату входить бензалконію хлорид, протимікробний консервант, який може абсорбуватись м'якими контактними лінзами. Тому не можна застосовувати препарат під час носіння контактних лінз (м'яких). Необхідно видалити лінзи до застосування препарату та їх носіння можливе лише через 15 хвилин після закапування. При використанні препарату у поєднанні з іншими офтальмологічними краплями необхідно зберігати інтервал між закапуваннями щонайменше 15 хвилин. Лікування препаратом може маскувати картину бактеріальної або грибкової інфекції, тому при лікуванні інфекційних захворювань очей препарат слід поєднувати з адекватною протимікробною терапією. Дексаметазон може призвести до хибнопозитивного результату тесту на допінг. Вплив на здатність до керування автотранспортом та управління механізмами Зважаючи на можливість сльозотечі після закапування препарату, не слід застосовувати його безпосередньо перед керуванням транспортними засобами чи роботою з механізмами. Протягом 30 хвилин після інстиляції необхідно утриматися від занять, що потребують підвищеної уваги.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаКраплі очні 0.1% - 1 мл: Активна речовина: дексаметазон 1 мг; Допоміжні речовини: полісорбат 80, гіпромелоза (гідроксипропілметилцелюлоза 4000), динатрію фосфат додекагідрат, лимонної кислоти моногідрат, натрію хлорид, динатрію едетат дигідрат, бензалконію хлорид, вода очищена. 1 мл - флакон-крапельниці полімерні (10) - пачки картонні.Опис лікарської формисуспензія білого кольору; можлива присутність осаду, який швидко ресуспендується при легкому збовтуванні.Фармакотерапевтична групаГКС для місцевого застосування в офтальмології. Чинить виражену протизапальну, протиалергічну та антиексудативну дію. Взаємодіючи зі специфічними білковими рецепторами у тканинах-мішенях, регулює експресію кортикоїдзалежних генів та впливає таким чином на синтез білка. Зменшує освіту, вивільнення та активність медіаторів запалення (в т.ч. гістаміну, кініну, простагландинів, лізосомальних ферментів). Пригнічує міграцію клітин до місця запалення. Зменшує вазодилатацію та підвищену проникність судин у вогнищі запалення. Стабілізує лізосомальні ферменти мембран лейкоцитів. Пригнічує синтез антитіл та порушує розпізнавання антигену. Гальмує вивільнення інтерлейкіну 1 та інтерлейкіну 2, γ-інтерферону з лімфоцитів та макрофагів. Індукує утворення ліпокортину, пригнічує вивільнення еозинофілами медіаторів запалення та стабілізує мембрани опасистих клітин. Всі ці ефекти беруть участь у придушенні запальної реакції у тканинах у відповідь на механічне, хімічне або імунне ушкодження. Тривалість протизапальної дії препарату після закапування 1 краплі розчину становить від 4 до 8 год.ФармакокінетикаВсмоктування та розподіл Після закапування в кон'юнктивальний мішок дексаметазон добре проникає в епітелій рогівки та кон'юнктиву, при цьому у водянистій волозі очі досягаються терапевтичні концентрації. При запаленні чи пошкодженні слизової оболонки швидкість пенетрації збільшується. Системна абсорбція препарату мінімальна. Близько 60-70% дексаметазону, що у системний кровотік, пов'язують із білками плазми. Метаболізм та виведення Дексаметазон метаболізується в печінці під дією цитохромовмісних ферментів. Метаболіти виводяться з калом. T1/2 становить середньому 3 год.Показання до застосуванняОчні краплі кон'юнктивіт (негнійний та алергічний); кератит; кератокон'юнктивіт (без ушкодження епітелію); блефарит; склерит; епісклерит; хоріоретиніт; увеїт; блефарокон'юнктивіт; неврит зорового нерва; симпатична офтальмія; профілактика та лікування запалення після оперативних втручань та травм; відновлення прозорості рогівки та зниження неоваскуляризації після кератитів, опіків.Протипоказання до застосуванняДля застосування в офтальмології: бактеріальні, вірусні, грибкові захворювання очей, туберкульозне ураження очей, порушення цілісності очного епітелію, гостра форма гнійної очної інфекції за відсутності специфічної терапії, захворювання рогівки, що поєднуються з дефектами епітелію, трахома, глаукома; вагітність; період лактації (грудного вигодовування); - підвищена чутливість до компонентів препарату.Вагітність та лактаціяЗастосування препарату при вагітності під час лактації (грудного вигодовування) протипоказане. Протипоказання: дитячий вік до 6 років. При лікуванні алергічних та запальних станів дітям старше 6 років закопують по 1 краплі 2-3 рази на добу протягом 7-10 днів. При необхідності лікування продовжують після проведення на 10 день проби флюоресцеїнової (для перевірки цілісності рогівкового епітелію).Побічна діяВ основному препарат має гарну переносимість. Місцеві реакції: безпосередньо після закапування препарату можливе відчуття печіння, сльозотеча, затуманювання зору. При тривалому застосуванні препарату (більше 2-х тижнів) можливе підвищення внутрішньоочного тиску, розвиток глаукоми з ураженням зорового нерва, зниження гостроти зору та випадання полів зору, а також формування задньої субкапсулярної катаракти, стоншення та перфорація рогової оболонки; дуже рідко – поширення герпетичної та бактеріальної інфекції. У пацієнтів з підвищеною чутливістю до дексаметазону або бензалконію хлориду може розвинутись алергічний кон'юнктивіт та блефарит. Можливий розвиток сверблячки, палпебральної або кон'юнктивальної еритеми. При появі виразок рогівки або склери препарат може уповільнити загоєння і сприяти розвитку повторної інфекції. При тривалому застосуванні можливе збільшення ризику розвитку системних побічних ефектів, характерних для кортикостероїдів. З боку ендокринної системи: зниження толерантності до глюкози, стероїдний цукровий діабет або маніфестація латентного цукрового діабету, пригнічення функції надниркових залоз, синдром Іценко-Кушинга. З боку травної системи: нудота, блювання, підвищення або зниження апетиту, загострення хронічних захворювань шлунково-кишкового тракту. Серцево-судинна система: аритмія, брадикардія, підвищення артеріального тиску. З боку центральної нервової системи: підвищення внутрішньочерепного тиску, нервозність або занепокоєння, безсоння, запаморочення, біль голови.Взаємодія з лікарськими засобамиПри тривалому застосуванні дексаметазону з ідоксуридином можливе посилення деструктивних процесів в епітелії рогівки. Дексаметазон може посилювати дію барбітуратів. Спільне застосування фенітоїну з дексаметазоном призводить до зниження концентрації останнього. Варфарин у поєднанні з дексаметазоном збільшує ризик кровотечі. При звичайному режимі місцевого застосування доза недостатня для того, щоб викликати індукцію або насичення печінкових ферментів. При одночасному застосуванні дексаметазону з діуретиками (особливо тіазидними та інгібіторами карбоангідрази) та амфотерицином В можливе посилення виведення з організму калію та збільшення ризику розвитку серцевої недостатності. При одночасному застосуванні дексаметазону з серцевими глікозидами погіршується їх переносимість і підвищується ймовірність розвитку шлуночкової екстрасистолії (через викликану гіпокаліємію). При одночасному застосуванні дексаметазону з етанолом та НПЗЗ посилюється ризик виникнення ерозивно-виразкових уражень ШКТ. Естрогени та пероральні естрогеновмісні контрацептиви знижують кліренс дексаметазону, що може супроводжуватися посиленням виразності його дії. Спільне застосування антиаритмічних препаратів із дексаметазоном може призвести до зменшення ефекту останнього.Спосіб застосування та дозиОчні краплі Дорослим при гострих запальних процесах препарат закопують у кон'юнктивальний мішок по 1-2 краплі 4-5 разів протягом 2 днів; надалі препарат застосовують по 1-2 краплі 3-4 протягом 4-6 днів. При хронічних запальних процесах препарат закопують 2 протягом 3-6 тижнів. Максимальна тривалість застосування препарату – 6 тижнів. При алергічних захворюваннях очей препарат закопують у кон'юнктивальний мішок по 1-2 краплі 4-5 разів протягом 2 днів з поступовим скасуванням протягом 1-2 тижнів. При ушкодженнях очного яблука внаслідок травм або оперативних втручань після протиглаукомної фільтруючої операції препарат застосовують у день операції або наступного дня. Після операції екстракції катаракти, операції з приводу косоокості, відшарування сітківки, а також після травми препарат застосовують починаючи з 8-го дня. Залежно від ступеня вираженості симптомів запалення препарат слід закопувати по 1-2 краплі 2-4 протягом 2-4 тижнів. Дітям віком від 6 до 12 років при лікуванні алергічних та запальних станів закопують по 1 краплі 2-3 протягом 7-10 днів. При необхідності лікування продовжують після проведення на 10 день проби флюоресцеїнової (для перевірки цілісності рогівкового епітелію).ПередозуванняПередозування при застосуванні в офтальмології є малоймовірним. Симптоми: можливі місцеві прояви. Специфічного антидоту немає. Препарат слід відмінити та призначити симптоматичну терапію. Тривале застосування препарату або застосування у великих дозах може збільшити системну абсорбцію дексаметазону, а також можливий розвиток очної гіпертензії та деяких захворювань рогівки або кришталика.Запобіжні заходи та особливі вказівкиПрепарат призначений лише для місцевого застосування. Не слід застосовувати для внутрішньоочної ін'єкції. Перед застосуванням препарат слід збовтувати. Якщо не відзначається покращення через 3-4 дні лікування, слід призначити додаткове місцеве або системне лікування. До складу препарату входить консервант протимікробний бензалконію хлорид, який може адсорбуватися м'якими контактними лінзами. Тому не можна застосовувати препарат під час носіння м'яких контактних лінз. Необхідно видалити лінзи до застосування препарату та встановити не раніше ніж через 15 хв після закапування. При використанні препарату у поєднанні з іншими офтальмологічними краплями необхідно зберігати інтервал між закапуваннями не менше 15 хв. Лікування препаратом може маскувати картину бактеріальної або грибкової інфекції, тому при лікуванні інфекційних захворювань очей препарат слід поєднувати з адекватною протимікробною терапією. Дексаметазон може призвести до хибнопозитивного результату тесту на допінг. Вплив на здатність до керування автотранспортом та управління механізмами Зважаючи на можливість сльозотечі після закапування препарату, не слід застосовувати його безпосередньо перед керуванням транспортними засобами чи роботою з механізмами. Протягом 30 хв. після інстиляції препарату необхідно утриматися від занять, що потребують підвищеної уваги.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаКраплі очні 0.1% - 1 мл: Активна речовина: дексаметазон 1 мг; Допоміжні речовини: полісорбат 80, гіпромелоза (гідроксипропілметилцелюлоза 4000), динатрію фосфат додекагідрат, лимонної кислоти моногідрат, натрію хлорид, динатрію едетат дигідрат, бензалконію хлорид, вода очищена. 5 мл - флакон-крапельниці полімерні (1) - пачки картонні.Опис лікарської формисуспензія білого кольору; можлива присутність осаду, який швидко ресуспендується при легкому збовтуванні.Фармакотерапевтична групаГКС для місцевого застосування в офтальмології. Чинить виражену протизапальну, протиалергічну та антиексудативну дію. Взаємодіючи зі специфічними білковими рецепторами у тканинах-мішенях, регулює експресію кортикоїдзалежних генів та впливає таким чином на синтез білка. Зменшує освіту, вивільнення та активність медіаторів запалення (в т.ч. гістаміну, кініну, простагландинів, лізосомальних ферментів). Пригнічує міграцію клітин до місця запалення. Зменшує вазодилатацію та підвищену проникність судин у вогнищі запалення. Стабілізує лізосомальні ферменти мембран лейкоцитів. Пригнічує синтез антитіл та порушує розпізнавання антигену. Гальмує вивільнення інтерлейкіну 1 та інтерлейкіну 2, γ-інтерферону з лімфоцитів та макрофагів. Індукує утворення ліпокортину, пригнічує вивільнення еозинофілами медіаторів запалення та стабілізує мембрани опасистих клітин. Всі ці ефекти беруть участь у придушенні запальної реакції у тканинах у відповідь на механічне, хімічне або імунне ушкодження. Тривалість протизапальної дії препарату після закапування 1 краплі розчину становить від 4 до 8 год.ФармакокінетикаВсмоктування та розподіл Після закапування в кон'юнктивальний мішок дексаметазон добре проникає в епітелій рогівки та кон'юнктиву, при цьому у водянистій волозі очі досягаються терапевтичні концентрації. При запаленні чи пошкодженні слизової оболонки швидкість пенетрації збільшується. Системна абсорбція препарату мінімальна. Близько 60-70% дексаметазону, що у системний кровотік, пов'язують із білками плазми. Метаболізм та виведення Дексаметазон метаболізується в печінці під дією цитохромовмісних ферментів. Метаболіти виводяться з калом. T1/2 становить середньому 3 год.Показання до застосуванняОчні краплі кон'юнктивіт (негнійний та алергічний); кератит; кератокон'юнктивіт (без ушкодження епітелію); блефарит; склерит; епісклерит; хоріоретиніт; увеїт; блефарокон'юнктивіт; неврит зорового нерва; симпатична офтальмія; профілактика та лікування запалення після оперативних втручань та травм; відновлення прозорості рогівки та зниження неоваскуляризації після кератитів, опіків.Протипоказання до застосуванняДля застосування в офтальмології: бактеріальні, вірусні, грибкові захворювання очей, туберкульозне ураження очей, порушення цілісності очного епітелію, гостра форма гнійної очної інфекції за відсутності специфічної терапії, захворювання рогівки, що поєднуються з дефектами епітелію, трахома, глаукома; вагітність; період лактації (грудного вигодовування); - підвищена чутливість до компонентів препарату.Вагітність та лактаціяЗастосування препарату при вагітності під час лактації (грудного вигодовування) протипоказане. Протипоказання: дитячий вік до 6 років. При лікуванні алергічних та запальних станів дітям старше 6 років закопують по 1 краплі 2-3 рази на добу протягом 7-10 днів. При необхідності лікування продовжують після проведення на 10 день проби флюоресцеїнової (для перевірки цілісності рогівкового епітелію).Побічна діяВ основному препарат має гарну переносимість. Місцеві реакції: безпосередньо після закапування препарату можливе відчуття печіння, сльозотеча, затуманювання зору. При тривалому застосуванні препарату (більше 2-х тижнів) можливе підвищення внутрішньоочного тиску, розвиток глаукоми з ураженням зорового нерва, зниження гостроти зору та випадання полів зору, а також формування задньої субкапсулярної катаракти, стоншення та перфорація рогової оболонки; дуже рідко – поширення герпетичної та бактеріальної інфекції. У пацієнтів з підвищеною чутливістю до дексаметазону або бензалконію хлориду може розвинутись алергічний кон'юнктивіт та блефарит. Можливий розвиток сверблячки, палпебральної або кон'юнктивальної еритеми. При появі виразок рогівки або склери препарат може уповільнити загоєння і сприяти розвитку повторної інфекції. При тривалому застосуванні можливе збільшення ризику розвитку системних побічних ефектів, характерних для кортикостероїдів. З боку ендокринної системи: зниження толерантності до глюкози, стероїдний цукровий діабет або маніфестація латентного цукрового діабету, пригнічення функції надниркових залоз, синдром Іценко-Кушинга. З боку травної системи: нудота, блювання, підвищення або зниження апетиту, загострення хронічних захворювань шлунково-кишкового тракту. Серцево-судинна система: аритмія, брадикардія, підвищення артеріального тиску. З боку центральної нервової системи: підвищення внутрішньочерепного тиску, нервозність або занепокоєння, безсоння, запаморочення, біль голови.Взаємодія з лікарськими засобамиПри тривалому застосуванні дексаметазону з ідоксуридином можливе посилення деструктивних процесів в епітелії рогівки. Дексаметазон може посилювати дію барбітуратів. Спільне застосування фенітоїну з дексаметазоном призводить до зниження концентрації останнього. Варфарин у поєднанні з дексаметазоном збільшує ризик кровотечі. При звичайному режимі місцевого застосування доза недостатня для того, щоб викликати індукцію або насичення печінкових ферментів. При одночасному застосуванні дексаметазону з діуретиками (особливо тіазидними та інгібіторами карбоангідрази) та амфотерицином В можливе посилення виведення з організму калію та збільшення ризику розвитку серцевої недостатності. При одночасному застосуванні дексаметазону з серцевими глікозидами погіршується їх переносимість і підвищується ймовірність розвитку шлуночкової екстрасистолії (через викликану гіпокаліємію). При одночасному застосуванні дексаметазону з етанолом та НПЗЗ посилюється ризик виникнення ерозивно-виразкових уражень ШКТ. Естрогени та пероральні естрогеновмісні контрацептиви знижують кліренс дексаметазону, що може супроводжуватися посиленням виразності його дії. Спільне застосування антиаритмічних препаратів із дексаметазоном може призвести до зменшення ефекту останнього.Спосіб застосування та дозиОчні краплі Дорослим при гострих запальних процесах препарат закопують у кон'юнктивальний мішок по 1-2 краплі 4-5 разів протягом 2 днів; надалі препарат застосовують по 1-2 краплі 3-4 протягом 4-6 днів. При хронічних запальних процесах препарат закопують 2 протягом 3-6 тижнів. Максимальна тривалість застосування препарату – 6 тижнів. При алергічних захворюваннях очей препарат закопують у кон'юнктивальний мішок по 1-2 краплі 4-5 разів протягом 2 днів з поступовим скасуванням протягом 1-2 тижнів. При ушкодженнях очного яблука внаслідок травм або оперативних втручань після протиглаукомної фільтруючої операції препарат застосовують у день операції або наступного дня. Після операції екстракції катаракти, операції з приводу косоокості, відшарування сітківки, а також після травми препарат застосовують починаючи з 8-го дня. Залежно від ступеня вираженості симптомів запалення препарат слід закопувати по 1-2 краплі 2-4 протягом 2-4 тижнів. Дітям віком від 6 до 12 років при лікуванні алергічних та запальних станів закопують по 1 краплі 2-3 протягом 7-10 днів. При необхідності лікування продовжують після проведення на 10 день проби флюоресцеїнової (для перевірки цілісності рогівкового епітелію).ПередозуванняПередозування при застосуванні в офтальмології є малоймовірним. Симптоми: можливі місцеві прояви. Специфічного антидоту немає. Препарат слід відмінити та призначити симптоматичну терапію. Тривале застосування препарату або застосування у великих дозах може збільшити системну абсорбцію дексаметазону, а також можливий розвиток очної гіпертензії та деяких захворювань рогівки або кришталика.Запобіжні заходи та особливі вказівкиПрепарат призначений лише для місцевого застосування. Не слід застосовувати для внутрішньоочної ін'єкції. Перед застосуванням препарат слід збовтувати. Якщо не відзначається покращення через 3-4 дні лікування, слід призначити додаткове місцеве або системне лікування. До складу препарату входить консервант протимікробний бензалконію хлорид, який може адсорбуватися м'якими контактними лінзами. Тому не можна застосовувати препарат під час носіння м'яких контактних лінз. Необхідно видалити лінзи до застосування препарату та встановити не раніше ніж через 15 хв після закапування. При використанні препарату у поєднанні з іншими офтальмологічними краплями необхідно зберігати інтервал між закапуваннями не менше 15 хв. Лікування препаратом може маскувати картину бактеріальної або грибкової інфекції, тому при лікуванні інфекційних захворювань очей препарат слід поєднувати з адекватною протимікробною терапією. Дексаметазон може призвести до хибнопозитивного результату тесту на допінг. Вплив на здатність до керування автотранспортом та управління механізмами Зважаючи на можливість сльозотечі після закапування препарату, не слід застосовувати його безпосередньо перед керуванням транспортними засобами чи роботою з механізмами. Протягом 30 хв. після інстиляції препарату необхідно утриматися від занять, що потребують підвищеної уваги.Умови відпустки з аптекЗа рецептомВідео на цю тему