Хиты продаж
Склад, форма випуску та упаковкаКапсули - 1 капс. Активні речовини: парикальцитол – 1 мкг; Допоміжні речовини: етанол - 0.71 мг, бутилгідрокситолуол - 0.008 мг, тригліцериди середньоланцюгові - 70.28 мг, желатин - 52.1 мг, гліцерол - 23.1 мг, титану діоксид - 0.555 мг, чорний чорний Опакод® WB – сліди (етанол, пропіленгліколь, барвник заліза оксид чорний, полівінілацетату фталат, вода, ізопропанол, макрогол 400, амонію гідроксид (28%)). 7/14 шт у блістерах, пачки картонні.Опис лікарської формиКапсули м'які желатинові, овальні, сірого кольору, з надрукованим символом логотипу компанії та "ZA"; вміст капсул - безбарвна або жовта рідина, без видимих частинок.Фармакотерапевтична групаПрепарат, що регулює обмін кальцію та фосфору. Парикальцитол - синтетичний аналог біологічно активного вітаміну D (кальцитріолу), у структурі якого є модифікації бічного ланцюга (D2) та кільця А (19-нор). На відміну від кальцитріолу, парикальцитол селективно активує рецептори вітаміну D у паращитовидних залозах без підвищення активності рецепторів вітаміну D у кишечнику і менш активно впливає на резорбцію кісткової тканини. Парикальцитол також активує кальцій-чутливі рецептори в паращитовидних залозах, внаслідок чого зменшує концентрацію паратиреоїдного гормону (ПТГ) шляхом інгібування паратиреоїдної проліферації та зменшення синтезу та секреції ПТГ. Має мінімальний вплив на концентрацію кальцію та фосфору, може прямо впливати на клітини кісткової тканини,підтримуючи обсяг кісткової тканини та покращуючи мінералізацію кісткової тканини. Корекція патологічного вмісту ПТГ та нормалізація гомеостазу кальцію та фосфору може запобігати та/або лікувати захворювання кісткової тканини, пов'язані з порушенням її метаболізму внаслідок хронічних захворювань нирок. Клінічна ефективність Хронічна хвороба нирок 3 та 4 стадії Первинна кінцева точка ефективності, яка мала на увазі, принаймні, два послідовні зниження концентрації іПТГ ≥30% порівняно з вихідним значенням іПТГ, була досягнута у 91% пацієнтів, які отримували парикальцитол у капсулах, і у 13% пацієнтів у групі плацебо (р менше 0.00 ). Активність кісткової лужної фосфатази в сироватці, як і концентрація остеокальцину в сироватці крові достовірно знижувалися (р менше 0.001) у пацієнтів, які отримували парикальцитол у капсулах, порівняно з пацієнтами у групі плацебо, що пов'язано з корекцією прискореного процесу оновлення кісткової тканини. Погіршення параметрів функції нирок на підставі розрахункової швидкості клубочкової фільтрації (за формулою MDRD) та підвищення концентрації креатиніну у сироватці крові у пацієнтів, які отримували парикальцитол у капсулах,порівняно з пацієнтами групи плацебо не виявлено. Достовірно більша кількість пацієнтів, які отримували парикальцитол у капсулах, відзначали зменшення вмісту білка в сечі на підставі результатів напівкількісного аналізу, порівняно з пацієнтами у групі плацебо. Хронічна хвороба нирок 5 стадії Первинна кінцева точка ефективності, що мала на увазі, принаймні, два послідовні зниження концентрації іПТГ ≥30% порівняно з вихідним значенням іПТГ, була досягнута у 88% пацієнтів, які отримували парикальцитол у капсулах, і у 13% пацієнтів у групі плацебо (р менше 0.00 ). Застосування у дітей Безпека та ефективність препарату Земплар® (розчин для внутрішньовенного введення) вивчалися у рандомізованому подвійному сліпому плацебо-контрольованому дослідженні тривалістю 12 тижнів, яке включало 29 дітей віком 5-19 років з термінальною стадією ниркової недостатності, які перебували на гемодіалізі. Шість наймолодших пацієнтів у дослідженні, які отримували препарат Земплар® (розчин для внутрішньовенного введення), були у віці 5-12 років. Початкова доза препарату Земплар® (розчин для внутрішньовенного введення) становила 0.04 мкг/кг 3 рази на тиждень, на підставі вихідної концентрації іПТГ менше 500 пг/мл, або 0.08 мкг/кг 3 рази на тиждень на підставі вихідної концентрації іПТГ ≥500 пг/мл відповідно. Дозу препарату Земплар® (розчин для внутрішньовенного введення) коригували на 0.04 мкг/кг залежно від сироваткової концентрації іПТГ, кальцію та твору Са×Р.67% пацієнтів, які отримували препарат Земплар® (розчин для внутрішньовенного введення), та 14% пацієнтів у групі плацебо завершили дослідження. У 60% пацієнтів у групі, яка отримувала препарат Земплар® (розчин для внутрішньовенного введення), було зареєстровано два послідовні зниження концентрації іПТГ на 30% порівняно з вихідним значенням іПТГ у порівнянні з 21% пацієнтів у групі плацебо. 71% пацієнтів у групі плацебо припинили дослідження внаслідок надмірного підвищення концентрації іПТГ. У жодного з учасників групи, що отримувала препарат Земплар® (розчин для внутрішньовенного введення), або групі плацебо не розвинулася гіперкальціємія. Даних для пацієнтів до 5 років не отримано.отримувала препарат Земплар® (розчин для внутрішньовенного введення), було зареєстровано два послідовні зниження концентрації іПТГ на 30% порівняно з вихідним значенням іПТГ у порівнянні з 21% пацієнтів у групі плацебо. 71% пацієнтів у групі плацебо припинили дослідження внаслідок надмірного підвищення концентрації іПТГ. У жодного з учасників групи, що отримувала препарат Земплар® (розчин для внутрішньовенного введення), або групі плацебо не розвинулася гіперкальціємія. Даних для пацієнтів до 5 років не отримано.отримувала препарат Земплар® (розчин для внутрішньовенного введення), було зареєстровано два послідовні зниження концентрації іПТГ на 30% порівняно з вихідним значенням іПТГ у порівнянні з 21% пацієнтів у групі плацебо. 71% пацієнтів у групі плацебо припинили дослідження внаслідок надмірного підвищення концентрації іПТГ. У жодного з учасників групи, що отримувала препарат Земплар® (розчин для внутрішньовенного введення), або групі плацебо не розвинулася гіперкальціємія. Даних для пацієнтів до 5 років не отримано.отримувала препарат Земплар® (розчин для внутрішньовенного введення), або групі плацебо не розвинулася гіперкальціємія. Даних для пацієнтів до 5 років не отримано.отримувала препарат Земплар® (розчин для внутрішньовенного введення), або групі плацебо не розвинулася гіперкальціємія. Даних для пацієнтів до 5 років не отримано.ФармакокінетикаВсмоктування Парикальцитол добре всмоктується із ШКТ. У здорових добровольців при прийомі парикальцитолу внутрішньо в дозі 0.24 мкг/кг абсолютна біодоступність препарату в середньому становила близько 72%, Cmax у плазмі крові - 0.63 нг/мл (1.512 пкмоль/мл), час досягнення Сmах - 3 , 5.25 нг×ч/мл (12.6 пкмоль×ч/мл). Середня абсолютна біодоступність парикальцитолу у пацієнтів, які перебувають на гемодіалізі та перитонеальному діалізі, становить 79% та 86% відповідно, з верхньою межею 95% довірчого інтервалу, що дорівнює 93% та 112% відповідно. Дослідження впливу їжі на абсорбцію парикальцитолу у здорових добровольців показало, що Сmах та AUC0-∞ не змінюються при застосуванні парикальцитолу з жирною їжею порівняно з його застосуванням натще. Таким чином, препарат Земплар можна застосовувати незалежно від прийому їжі. У здорових добровольців Сmах та AUC0-∞ парикальцитолу пропорційно зростають при застосуванні препарату у дозах від 0.06 мкг/кг до 0.48 мкг/кг. Розподіл Ступінь зв'язування парикальцитолу з білками плазми висока (більше 99%). Відношення концентрації парикальцитолу в клітинах крові до концентрації парикальцитолу в плазмі становило в середньому 0.54 у діапазоні концентрацій від 0.01 до 10 нг/мл (0.024 до 24 пкмоль/мл), що вказує на дуже невеликий рівень зв'язування препарату з клітинами крові. У здорових добровольців після застосування препарату Земплар у дозі 0.24 мкг/кг Vd становив 34 л. Метаболізм Метаболізм вивчався за допомогою радіоактивно-міченого парикальцітолу. Після внутрішнього прийому в дозі 0.48 мкг/кг парикальцитол метаболізується значною мірою. Системна експозиція препарату представлена переважно парикальцитолом. У плазмі визначаються два другорядні метаболіти парикальцитолу. Один з них визначений як 24(R)-гідроксипарикальцитол, тоді як інший не ідентифікований. 24(R)-гідроксипарикальцитол менш активний, ніж парикальцитол щодо пригнічення ПТГ. Низька активність активного метаболіту визначена у доклінічній моделі (на щурах). Дані досліджень in vitro дозволяють припустити, що парикальцитол метаболізується численними печінковими та позапечінковими ізоферментами, включаючи мітохондріальний CYP24, а також CYP3A4 та UGT1A4. Ідентифіковані метаболіти включають продукт 24(R)-гідроксилування,а також продукти 24,26- та 24,28-дигідроксилування та прямий продукт глюкуронування. Виведення Парикальцитол виводиться головним чином за рахунок гепатобіліарної екскреції. У здорових добровольців середній Т1/2 парикальцитолу становить від 5 до 7 годин при застосуванні препарату Земплар у дозі від 0.06 мкг/кг до 0.48 мкг/кг. Фармакокінетика у спеціальних груп пацієнтів Фармакокінетика парикальцитолу не вивчалася у пацієнтів віком 65 років та старших та у пацієнтів віком до 18 років. Фармакокінетика парикальцитолу при одноразовому застосуванні в дозі від 0,06 мкг/кг до 0,48 мкг/кг не залежить від статі. Розподіл парикальцитолу (0.24 мкг/кг) у пацієнтів з легкими та помірно вираженими порушеннями функції печінки (за класифікацією Чайлд-П'ю) був порівнянний із розподілом парикальцитолу у здорових добровольців. Фармакокінетика незв'язаного парикальцітолу була однаковою у пацієнтів з легкими та помірно вираженими порушеннями функції печінки. Корекція дози у пацієнтів з легкими та помірно вираженими порушеннями функції печінки не потрібна. Фармакокінетика парикальцитолу у пацієнтів із тяжким порушенням функції печінки не вивчалась. При багаторазовому застосуванні препарату Земплар® 1 раз на добу у пацієнтів з хронічною хворобою нирок 4 стадії AUC була дещо меншою, ніж після одноразового застосування препарату Земплар®. Середній Vd парикальцитолу у пацієнтів з хронічною хворобою нирок 3 стадії після застосування препарату Земплар у дозі 4 мкг та у пацієнтів з хронічною хворобою нирок 4 стадії після застосування препарату Земплар у дозі 3 мкг становить 44-46 л. Фармакокінетичний профіль при застосуванні парикальцитолу (при застосуванні внутрішньо препарату у формі капсул) у пацієнтів з хронічною хворобою нирок 5 стадії, що перебувають на гемодіалізі або перитонеальному діалізі, можна порівняти з таким у пацієнтів з хронічною хворобою нирок 3 та 4 стадії. Таким чином, спеціальна корекція дози не потрібна.Фармакокінетика парикальцитолу (при застосуванні внутрішньо препарату у формі капсул) була досліджена у пацієнтів із хронічною хворобою нирок 3 та 4 стадії). Після застосування парикальцитолу в дозі 4 мкг (в капсулах) у пацієнтів з хронічною хворобою нирок 3 стадії середній Т1/2 парикальцитолу становив 17 год. Середній Т1/2 парикальцитолу у пацієнтів з хронічною хворобою нирок 4 стадії при застосуванні препарату капсулах) становить 20 год. Ступінь кумуляції парикальцитолу відповідав Т1/2 та кратності застосування препарату Земплар®. Проведення гемодіалізу не впливає на швидкість виведення парикальцітолу.Середній Т1/2 парикальцитолу у пацієнтів з хронічною хворобою нирок 4 стадії при застосуванні препарату у дозі 3 мкг (в капсулах) становить 20 год. Ступінь кумуляції парикальцитолу відповідав Т1/2 та кратності застосування препарату Земплар®. Проведення гемодіалізу не впливає на швидкість виведення парикальцітолу.Середній Т1/2 парикальцитолу у пацієнтів з хронічною хворобою нирок 4 стадії при застосуванні препарату у дозі 3 мкг (в капсулах) становить 20 год. Ступінь кумуляції парикальцитолу відповідав Т1/2 та кратності застосування препарату Земплар®. Проведення гемодіалізу не впливає на швидкість виведення парикальцітолу.Клінічна фармакологіяПрепарат, що регулює обмін кальцію та фосфору.Показання до застосуванняПрофілактика та лікування вторинного гіперпаратиреозу, що розвивається при хронічній хворобі нирок 3 та 4 стадії, а також у пацієнтів із хронічною хворобою нирок 5 стадії, які перебувають на гемодіалізі або перитонеальному діалізі.Протипоказання до застосуваннясимптоми інтоксикації вітаміном D; гіперкальціємія; спільне застосування з фосфатами або похідними вітаміну D; спільне застосування з алюмініймісними препаратами (наприклад, антацидами, фосфат-зв'язуючими препаратами) на постійній основі та магнійвмісними препаратами (наприклад, антацидами); дитячий та підлітковий вік до 18 років (клінічні дослідження не проводилися); підвищена чутливість до будь-якого компонента препарату. З обережністю слід призначати препарат одночасно із серцевими глікозидами, кетоконазолом та іншими потужними інгібіторами CYP3A4.Вагітність та лактаціяНедостатньо даних про застосування парикальцітолу у вагітних жінок. Дані, отримані в дослідженнях, проведених на тваринах, показують, що парикальцитол викликає репродуктивну токсичність і здатний проникати через плацентарний бар'єр. Парикальцитол слід застосовувати при вагітності тільки в тому випадку, якщо ймовірна користь для матері перевершує потенційний ризик для плода. Дані, отримані в дослідженнях, проведених на тваринах, показують, що парикальцитол виділяється з грудним молоком. Відомостей виведення парикальцитола з грудним молоком в жінок немає. При необхідності застосування препарату Земплар грудне вигодовування слід припинити. Можливе продовження грудного вигодовування у разі відміни препарату Земплар®, при цьому необхідно враховувати користь грудного вигодовування для дитини та користь терапії препаратом Земплар® для матері.Побічна діяПобічні реакції, як клінічні, так і лабораторні, зв'язок яких із застосуванням парикальцитолу можна було б охарактеризувати, принаймні як можливу, представлені відповідно до ураження органів і систем органів і частоти розвитку. Побічні реакції наведені нижче із зазначенням частоти: дуже часто (≥1/10); часто (≥1/100, але менше 1/10); нечасто (≥1/1000, але не менше 1/100); рідко (≥1/10000, але менше 1/1000); дуже рідко (менше 1/10000, включаючи окремі повідомлення). Пацієнти з хронічною хворобою нирок 3 та 4 стадії При застосуванні препарату Земплар® найчастішою побічною реакцією був висип (у 2% пацієнтів). Безпека парикальцитола була оцінена у трьох 24-тижневих подвійних сліпих, плацебо-контрольованих, багатоцентрових клінічних дослідженнях за участю 220 пацієнтів із хронічною хворобою нирок 3 та 4 стадії. У цих дослідженнях не спостерігалося жодних статистично значущих відмінностей між групою плацебо та групою, яка приймає парикальцитол, у частоті виникнення гіперкальціємії (парикальцитол (2/106; 2%) порівняно з плацебо (0/111; 0%)) або підвищеної концентрації сполук кальцію та фосфору (парикальцитол (13/106; 12%) порівняно з плацебо (7/111; 6%)). Частка пацієнтів, достроково виключених із дослідження через побічні реакції, склала 6% для групи, що отримувала парикальцитол, і 4% - для групи плацебо. Ця відмінність не є статистично значущою. Побічні реакції у пацієнтів з хронічною хворобою нирок 3 та 4 стадії, описані у клінічних дослідженнях З боку імунної системи: нечасто – гіперчутливість. З боку нервової системи: нечасто – запаморочення, дисгевзія. З боку шлунково-кишкового тракту: часто – неприємні відчуття в ділянці живота; нечасто – запор, сухість слизової оболонки рота. З боку шкіри та підшкірних тканин: часто – висип; нечасто - свербіж шкіри, кропив'янка. З боку кістково-м'язової системи: нечасто – м'язові спазми. Лабораторні та інструментальні дані: нечасто – відхилення від норми активності печінкових ферментів. Пацієнти з хронічною хворобою нирок 5 стадії При застосуванні препарату Земплар у клінічних дослідженнях не було відзначено статистично значущих або клінічно суттєвих відмінностей у типах та частоті виникнення побічних реакцій між групою, яка отримувала парикальцитол та групою плацебо. Частка пацієнтів, достроково виключених із дослідження через побічні реакції, склала 7% для групи, що отримувала парикальцитол і 7% для групи плацебо. Побічні реакції у пацієнтів з хронічною хворобою нирок 5 стадії, описані у клінічних дослідженнях З боку шлунково-кишкового тракту: часто – діарея, гастроезофагеальна рефлюксна хвороба, зниження апетиту. З боку обміну речовин: часто – гіперкальціємія, гіпокальціємія. З боку нервової системи: часто – запаморочення. З боку шкіри та підшкірних тканин: часто – акне. З боку статевих органів та молочної залози: часто – болючість молочних залоз. Постмаркетингові дані та дані клінічних досліджень при введенні препарату парентерально Лабораторні та інструментальні дані: нечасто – збільшений час кровотечі, збільшення активності АСТ, відхилення від норми лабораторних досліджень, зниження маси тіла, збільшення концентрації креатиніну у сироватці крові*. З боку серцево-судинної системи: нечасто – зупинка серця, аритмія, тріпотіння передсердь, підвищення/зниження артеріального тиску. З боку системи кровотворення: нечасто – анемія, лейкопенія, лімфаденопатія. З боку обміну речовин: часто – гіперкальціємія, гіперфосфатемія; нечасто – гіперкаліємія, гіпокальціємія, анорексія. З боку нервової системи: часто – головний біль, дисгевзія; нечасто - кома, інсульт, минуще ішемічне порушення мозкового кровообігу, непритомність, міоклонія, гіпестезія, парестезія, запаморочення. З боку психіки: сплутаність свідомості, делірій, деперсоналізація, ажитація, безсоння, підвищена збудливість. З боку органу зору: нечасто – глаукома, кон'юнктивіт. З боку органу слуху та лабіринтні порушення: нечасто – порушення з боку органу слуху. З боку дихальної системи: нечасто – набряк легенів, астма, задишка, носова кровотеча, кашель. З боку шлунково-кишкового тракту: нечасто – ректальна кровотеча, коліт, діарея, гастрит, диспепсія, дисфагія, біль у животі, запор, нудота, блювання, сухість слизової оболонки рота, порушення з боку шлунково-кишкового тракту; частота невідома - кровотеча із ШКТ. З боку шкіри та підшкірних тканин: часто – свербіж; нечасто – бульозний дерматит, алопеція, гірсутизм, висип, гіпергідроз. З боку кістково-м'язової системи: нечасто – артралгія, тугорухливість суглобів, біль у спині, м'язові судоми, біль у м'язах. З боку ендокринної системи: часто – гіпопаратиреоз; нечасто – гіперпаратиреоз. З боку статевих органів та молочної залози: нечасто – біль у молочних залозах, еректильна дисфункція. Інфекційні та паразитарні захворювання: нечасто – сепсис, пневмонія, інфекції, фарингіт, вагінальні інфекції, грип. Доброякісні, злоякісні та неуточнені новоутворення (включаючи кісти та поліпи): нечасто – рак молочної залози. З боку імунної системи: нечасто – гіперчутливість; частота невідома - набряк гортані, набряк Квінке, кропив'янка. Інші: нечасто - порушення ходи, набряки, периферичні набряки, біль, біль у місці ін'єкції, лихоманка, біль у ділянці грудної клітки, загострення основного захворювання, слабкість, почуття дискомфорту, почуття спраги. * - Дані побічні реакції спостерігалися у пацієнтів на переддіалізному етапі. Побічні реакції, частота яких невідома, наведені нижче відповідно до ураження органів та систем органів. З боку імунної системи: алергічні реакції, кропив'янка, набряк Квінке та набряк гортані. З боку обміну речовин: гіперкальціємія. Лабораторні та інструментальні дані: збільшення значення Са × Р (збільшення обумовлено підвищенням концентрації Са), збільшення концентрації креатиніну в крові.Взаємодія з лікарськими засобамиВідомо, що кетоконазол є неспецифічним інгібітором кількох ізоферментів цитохрому Р450. Наявні дані, отримані в дослідженнях in vivo та in vitro, дають підстави вважати, що кетоконазол може взаємодіяти з ферментами, які відповідають за метаболізм парикальцитолу та інших аналогів вітаміну D. Слід бути обережним при одночасному призначенні парикальцитолу з кетоконазолом. Вплив багаторазового прийому кетоконазолу при призначенні в дозі 200 мг 2 рази на добу протягом 5 днів на фармакокінетику парикальцитолу (у формі капсул) вивчали у здорових добровольців. Смах парикальцитола практично не змінювалася, але AUC0-∞ при призначенні кетоконазолу збільшувалася приблизно в 2 рази. Середній Т1/2 парикальцітолу при призначенні кетоконазолу становив 17 год порівняно з 9.8 годин при призначенні парикальцітолу без кетоконазолу. Результати цього дослідження показують, що після перорального або внутрішньовенного введення препарату максимальна AUCinf парикальцитола внаслідок лікарської взаємодії з кетоконазолом, ймовірно, збільшується не більше ніж у 2 рази. Спеціальних досліджень лікарської взаємодії не проводилося. Токсичність серцевих глікозидів посилюється при гіперкальціємії (будь-якій етіології), тому слід бути обережним при одночасному застосуванні серцевих глікозидів з парикальцитолом. Не слід застосовувати препарати, що містять фосфор або вітамін D, одночасно з парикальцитолом внаслідок підвищеного ризику розвитку гіперкальціємії та збільшення твору Са×Р. Високі дози кальційвмісних препаратів або тіазидних діуретиків можуть підвищити ризик розвитку гіперкальціємії. Не слід застосовувати магнійсодержащие препарати (наприклад, антациди) одночасно з препаратами вітаміну D, внаслідок ризику гіпермагніємії. Препарати, що містять алюміній (наприклад, антациди, фосфатзв'язуючі препарати) не слід довго застосовувати одночасно з препаратами вітаміну D, внаслідок можливого збільшення концентрації алюмінію в крові та токсичної дії алюмінію на кісткову тканину. Препарати, які погіршують всмоктування з кишечника жиророзчинних вітамінів, такі як колістирамін, можуть порушувати всмоктування препарату Земплар® (у формі капсул).Спосіб застосування та дозиПрепарат призначають внутрішньо, незалежно від їди. Хронічна хвороба нирок 3 та 4 стадії Препарат призначають 1 раз на добу, щодня або 3 рази на тиждень. У разі застосування препарату Земплар 3 рази на тиждень його необхідно приймати не частіше ніж через день. Середні тижневі дози при застосуванні препарату щодня та тричі на тиждень не відрізняються. Незважаючи на те, що клінічний ефект не відрізняється при різних режимах дозування, рекомендується щоденне застосування препарату Земплар®, оскільки він сприяє більшій прихильності пацієнта до лікування та зменшує ризик випадкового порушення режиму дозування. Стартова доза Стартова доза препарату Земплар визначається на підставі вихідної концентрації іПТГ. Початкова концентрація іПТГ Доза при щоденному прийомі Доза прийому 3 рази на тиждень* ≤500 пг/мл (56 пкмоль/л) 1 мкг 2 мкг >500 пг/мл (56 пкмоль/л) 2 мкг 4 мкг * Приймати не частіше, ніж через день Титрування дози Дозу препарату Земплар® слід підбирати індивідуально, залежно від рівня іПТГ у плазмі або сироватці крові, з урахуванням сироваткових концентрацій кальцію та фосфору. Концентрація іПТГ у порівнянні з вихідним рівнем Доза препарату Земплар® ( в капс.) Зміна дози з інтервалом 2-4 тижні При щоденному застосуванні При застосуванні 3 рази на тиждень . Та ж чи збільшилася Збільшити 1 мкг 2 мкг Зменшилася на <30% Зменшилася на ≥30%, але ≤60% Залишити колишній - - Зменшилася на >60% Зменшити 2 1 мкг 2 мкг іПТГ <60 пг/мл (7 пкмоль/л) 1 – приймати не частіше, ніж через день. 2 - якщо пацієнт отримує препарат Земплар у мінімальній дозі щодня або 3 рази на тиждень, і потрібне зниження дози, можливе зменшення частоти прийому Земплар . Необхідно ретельно контролювати сироваткові концентрації кальцію та фосфору у пацієнтів після початку застосування препарату Земплар®, у період титрування дози та при сумісному застосуванні з потужними інгібіторами CYP3А. Якщо при застосуванні препарату Земплар® у пацієнта розвивається гіперкальціємія або стабільне підвищення твору Са Р становить понад 55 мг2/дл2 (4.4 ммоль2/л2), дозу кальційвмісних фосфатзв'язувальних препаратів слід знизити або відмінити препарати. При необхідності можливе зниження дози препарату Земплар або тимчасове його відміна. У разі тимчасової відміни застосування препарату Земплар® відновлювати застосування препарату слід з нижчою дозою, коли сироваткові концентрації кальцію та добуток Са × Р досягнуть цільових значень. Хронічна хвороба нирок 5 стадії Препарат Земплар® призначають 3 рази на тиждень, не частіше ніж через день. Стартова доза Розрахунок стартової дози препарату Земплар® здійснюється за такою формулою: Стартова доза (мкг) = Початкова концентрація іПТГ (пг/мл)/60 або Стартова доза (мкг) = Початкова концентрація іПТГ (пкмоль/л)/7. Титрування дози Подальші дози препарату Земплар® підбирають індивідуально, залежно від вихідної концентрації іПТГ, сироваткових концентрацій кальцію та фосфору. Підбір дози препарату Земплар® здійснюється за такою формулою: Титрувана доза (мкг) = концентрація іПТГ (пг/мл) за даними останнього виміру/60 або Доза, що титрується (мкг) = концентрація іПТГ (пкмоль/л) за даними останнього вимірювання/7. Сироваткові концентрації кальцію та фосфору слід ретельно контролювати після початку лікування, у період титрування дози та при супутньому застосуванні потужних інгібіторів CYP3А. Якщо при застосуванні препарату Земплар® у пацієнта розвивається гіперкальціємія або стабільне підвищення твору Са × Р, дозу фосфатзв'язувальних препаратів, що містять кальцій, слід знизити або відмінити їх. Пацієнтів можна перевести на терапію некальцієвими фосфатзв'язуючими препаратами. Якщо сироваткова концентрація кальцію >11 мг/дл (2.8 ммоль2/л2) або добуток Са Р більше 70 мг2/дл2 (5.6 ммоль2/л2), дозу препарату слід знизити (вона повинна становити на 2-4 мкг менше, ніж розрахована раніше за формулою іПТГ/60 (або іПТГ/7) Якщо потрібна додаткова корекція дози препарату Земплар®, то при необхідності можливе зниження дози препарату Земплар® або тимчасове його відміна аж до нормалізації вищеописаних параметрів. Коли концентрація іПТГ наближається до цільового діапазону (150-300 пг/мл), може виникнути необхідність невеликої індивідуальної корекції дози препарату Земплар для досягнення стабільного рівня ПТГ. У разі, коли контроль рівня ПТГ та концентрації кальцію або фосфору проводиться рідше ніж 1 раз на тиждень, рекомендується використання меншої стартової дози та меншої зміни дози препарату Земплар® при її титруванні. Середня доза препарату Земплар при його застосуванні 3 рази на тиждень на першому тижні лікування в клінічних дослідженнях склала 11.2 мкг. У середньому доза препарату Земплар при його застосуванні в клінічних дослідженнях 3 рази на тиждень склала 6.3 мкг. Максимальна безпечна доза препарату Земплар у клінічних дослідженнях склала 32 мкг. Корекція дози у пацієнтів з легкими та помірно вираженими порушеннями функції печінки не потрібна. Фармакокінетика парикальцитолу у пацієнтів із тяжким порушенням функції печінки не вивчалась. Ефективність та безпека застосування препарату Земплар® (у лікарській формі капсули) у дітей не вивчалась. Не було виявлено відмінностей ефективності або безпеки у пацієнтів віком 65-75 років та у молодших пацієнтів, але більш висока чутливість деяких літніх пацієнтів до препарату не може бути виключена.ПередозуванняСимптоми: передозування препарату Земплар може викликати гіперкальціємію, гіперкальціурію та гіперфосфатемію, а також виражене зниження секреції ПТГ. Споживання великих кількостей кальцію та фосфору одночасно із застосуванням препарату Земплар® може призвести до подібних порушень. Лікування гострого випадкового передозування препарату Земплар вимагає невідкладної допомоги. Якщо факт передозування виявлено через порівняно невеликий час, можна викликати блювання або провести промивання шлунка, що сприятиме запобіганню подальшому всмоктуванню парикальцитолу. Якщо передбачається, що препарат уже пройшов через шлунок, то його якнайшвидшому виведенню з кишечника може сприяти прийом вазелінової олії. Необхідно контролювати сироваткову концентрацію електролітів (особливо кальцію), швидкість виведення кальцію через нирки та оцінити зміни на ЕКГ, які можуть бути пов'язані з гіперкальціємією. Такий моніторинг має дуже важливе значення у пацієнтів, які отримують серцеві глікозиди. Припинення споживання харчових добавок, що містять кальцій,та дотримання дієти з низьким вмістом кальцію також показані при випадковому передозуванні препарату. Т.к. парикальцитол має відносно коротку тривалість фармакологічної дії, виконання подальших дій, як правило, не потрібно. Для лікування тяжкої гіперкальціємії можливе застосування таких препаратів, як солі фосфорних кислот та кортикостероїдів; також можливе проведення форсованого діурезу. Парикальцитол суттєво не виводиться при діалізі.Парикальцитол суттєво не виводиться при діалізі.Парикальцитол суттєво не виводиться при діалізі. Ознаки та симптоми інтоксикації вітаміном D, пов'язані з гіперкальціємією включають: Ранні: слабкість, головний біль, сонливість, нудота, блювання, сухість слизової оболонки рота, запор, біль у м'язах, біль у кістках та металевий присмак у роті. Пізні: анорексія, втрата маси тіла, кон'юнктивіт (кальцинуючий), панкреатит, світлобоязнь, ринорея, свербіж, гіпертермія, зниження статевого потягу, підвищена концентрація азоту сечовини крові, гіперхолестеринемія, підвищена концентрація ACT та АЛТ, ектопічна кальцифікація, підвищення сонливість і рідко – психоз. Були зареєстровані випадки передозування зі смертю.Запобіжні заходи та особливі вказівкиНадмірне пригнічення секреції ПТГ може призвести до підвищення сироваткової концентрації кальцію та зниження обмінних процесів у кістковій тканині. Для досягнення відповідних фізіологічних показників потрібні контроль стану пацієнта та індивідуальний підбір дози препарату Земплар®. Хронічна гіперкальціємія може призвести до генералізованого кальцинозу судин та кальцинозу інших м'яких тканин. У разі розвитку клінічно значущої гіперкальціємії у пацієнта, який приймає парикальцитол спільно з кальцієвмісними фосфатзв'язуючими препаратами, дозу останніх слід знизити або тимчасово припинити застосування цього препарату. Токсичність серцевих глікозидів посилюється при гіперкальціємії. Серцеві глікозиди слід застосовувати з обережністю при сумісному застосуванні з парикальцитолом. Слід виявляти обережність при сумісному застосуванні парикальцитолу з кетоконазолом. Препарат Земплар® (у формі капсул) як допоміжна речовина містить етанол (менше 100 мг на одну капсулу (дозування 1 мкг, 2 мкг і 4 мкг). Етанол може бути потенційно небезпечний для пацієнтів із захворюваннями печінки, алкоголізмом, епілепсією, вагітних жінок та дітей. При початковому підборі дози або будь-якій її зміні слід визначати сироваткові концентрації кальцію, фосфору, сироваткову або плазмову концентрацію іПТГ, принаймні кожні 2 тижні протягом 3 місяців після початку лікування препаратом Земплар або після зміни дози препарату Земплар, потім - кожен місяць протягом 3 місяців, потім – кожні 3 місяці. У пацієнтів на переддіалізному етапі парикальцитол, як і інші активатори рецепторів вітаміну D, може збільшувати концентрацію креатиніну в сироватці крові (і, отже, зменшити розрахункову швидкість клубочкової фільтрації (рСКФ)) без зміни істинної швидкості клубочкової фільтрації (СКФ). Використання у педіатрії Ефективність та безпека препарату Земплар® у дітей не вивчалась. Вплив на здатність до керування автотранспортом та управління механізмами Даних про вплив препарату на здатність до керування автомобілем та роботи з механізмами немає. Проте, т.к. можливе виникнення таких побічних явищ, як запаморочення, непритомність, рекомендується під час терапії препаратом Земплар® утриматися від керування автомобілем та занять іншими видами діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептом. . .
Склад, форма випуску та упаковкаРозчин для зовнішнього застосування 100 мл активна речовина: кліндаміцину гідрохлорид - 1,14 г (еквівалентно 1 г кліндаміцину) допоміжні речовини: етанол (спирт етиловий 96%) - 60,8 г; пропіленгліколь - 8,69 г; вода очищена - 17,37 гОпис лікарської формиРозчин: безбарвна прозора рідина із запахом етанолу. Розчин для зовнішнього застосування, 10мг/мл. У флаконах з темного скла з крапельницею і кришкою, що нагвинчується, 30 мл. 1 флакон-крапельниця у картонній пачці.ФармакокінетикаКліндаміцин швидко накопичується в комедонах, де виявляє антибактеріальну активність. Середня концентрація антибіотика у вмісті комедонів після нанесення розчину значно перевищує показник МПК для всіх штамів Propionibacterium acnes – збудника вугрового висипу. Після нанесення на шкіру розчину кліндаміцину гідрохлориду у плазмі крові та сечі визначаються дуже низькі концентрації кліндаміцину.ФармакодинамікаКліндаміцин – антибіотик групи лінкозамідів, активний щодо всіх штамів Propionibacterium acnes, МПК – 0,4 мкг/мл. Інгібує синтез білків у мікробній клітині за рахунок взаємодії з 50S-субодиницями рибосом. Після нанесення на шкіру кількість вільних жирних кислот з поверхні шкіри зменшується приблизно з 14 до 2%.Показання до застосуванняЛікування вугрової висипки (acne vulgaris).Протипоказання до застосуваннягіперчутливість до кліндаміцину або лінкоміцину, а також до інших компонентів препарату в анамнезі; хвороба Крона; виразковий та псевдомембранозний коліт (в т. ч. в анамнезі). З обережністю: дитячий вік (до 12 років); період лактації; наявність у пацієнтів алергії; одночасний прийом міорелаксантів.Вагітність та лактаціяМожливе нашкірне застосування розчину при вагітності, якщо ймовірна користь для матері перевищує потенційний ризик для плода. При необхідності застосування у період лактації рекомендується припинення грудного вигодовування.Побічна діяПрепарат зазвичай добре переноситься, проте при місцевому застосуванні розчину можливе подразнення (у місці нанесення), печіння, свербіж, сухість шкіри, еритема, лущення, підвищене виділення шкірного сала, контактний дерматит. При резорбції є можливість розвитку псевдомембранозного ентероколіту.Взаємодія з лікарськими засобамиНе рекомендується одночасне використання кліндаміцину гідрохлориду з іншими препаратами для лікування вугрової висипки, що містять відлущувальні, пом'якшувальні та абразивні речовини (наприклад бензоїлу пероксид, третиноїн, резорцинол, саліцилова кислота, сірка) через можливий кумулятивний подраз. Кліндаміцин та еритроміцин є антагоністами, внаслідок чого не рекомендується одночасне застосування цих антибіотиків. Існує перехресна резистентність між кліндаміцином та лінкоміцином. Може посилювати дію міорелаксантів, порушуючи нервово-м'язову передачу.Спосіб застосування та дозиЗовнішньо. Розчин наносять на уражену область попередньо очищеної та висушеної шкіри 2 рази на добу, вранці та ввечері. Курс лікування: для отримання задовільних результатів лікування слід продовжувати протягом 6-8 тижнів, а за необхідності – до 6 місяців.ПередозуванняВипадкове передозування малоймовірне через особливості місцевого застосування препарату.Умови відпустки з аптекБез рецептаВідео на цю тему
390,00 грн
382,00 грн
Форма випуску: бальзам д/тіла Упакування: упак. Виробник: Фітосила Завод-виробник: РеалКосметікс(Росія). .
Форма випуску: гель д/ног Упаковка: туба Виробник: Фітосила Завод-виробник: РеалКосметікс(Росія). . .
Склад, форма випуску та упаковкаКапсули - 1 капс. Активні компоненти: глюкозаміну сульфат, хондроїтину сульфат. Капсули 0.57 г; Упаковка 90 шт.ХарактеристикаКомпоненти хондропротектора "Жабій камінь" доповнюють дію один одного, ефективно захищають суглоби, сприяють швидкому відновленню після травм та перенесених хвороб. Дозволяють суттєво знизити дози протизапальних препаратів та скоротити терміни лікування захворювань кісток та суглобів.Фармакотерапевтична групаХондропротектор "Жабій камінь" - біологічно активна добавка до їжі, що надає позитивний вплив на суглоби, що сприяє профілактиці та лікуванню артритів, артрозів, остеохондрозу та інших захворювань великих та дрібних суглобів. Містить збалансований комплекс компонентів, що використовуються як в офіційній, так і народній медицині.Властивості компонентівГлюкозаміну сульфат - живить і відновлює хондроцити, покращує метаболізм кісткової та хрящової тканини, сприяє регенерації хрящів, покращенню продукції внутрішньосуглобової рідини. Чинить протизапальну та знеболювальну дію, знижує потребу в НПЗЗ. Хондроїтину сульфат – специфічний компонент хряща та внутрішньосуглобової рідини, у здоровому організмі виробляється суглобовою тканиною. Стимулює вироблення колагену, нейтралізує дію протеолітичних ферментів, що руйнують хрящову тканину при запальних процесах. Стимулює активність протеогліканів, сприяє утриманню рідини у хрящовій тканині, покращує фосфорно-кальцієвий обмін у суглобових хрящах, прискорюючи їх відновлення та перешкоджаючи дегенерації хрящових та сполучних тканин. Знижує болючість суглобів та збільшує їх рухливість, перешкоджає утворенню фібринових тромбів та покращує мікроциркуляцію у суглобовій сумці та хрящах. Знижує втрату кальцію, перешкоджає розвитку остеоартрозу, прискорює процеси відновлення кісткових та хрящових тканин.ІнструкціяТривалість прийому 1 місяць.Показання до застосуванняХондропротектор "Жабій камінь" показаний як супутнє лікування дегенеративно-дистрофічних захворювань суглобів та хребта: Артрозов; артритів; остеохондрозів; остеопорозу; парадонтопатії; переломах (особливо у період утворення кісткової мозолі). А також як профілактичний засіб.РекомендуєтьсяЯк біологічно активної добавки до їжі - джерела глюкозаміну та хондроїтину.Протипоказання до застосуванняІндивідуальна непереносимість компонентів, вагітність, годування груддю.Вагітність та лактаціяПротипоказано при вагітності та годуванні груддю.Побічна діяАлергічні реакції.Спосіб застосування та дозиДорослим та дітям старше 14 років по 1 капсулі 3 рази на день під час їжі.Запобіжні заходи та особливі вказівкиПеред застосуванням рекомендується проконсультуватися з лікарем.Умови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаКапсули - 1 капс. Активні компоненти: глюкозаміну сульфат, хондроїтину сульфат. Капсули 0.57 г; Упаковка 90 шт.ХарактеристикаКомпоненти хондропротектора "Жабій камінь" доповнюють дію один одного, ефективно захищають суглоби, сприяють швидкому відновленню після травм та перенесених хвороб. Дозволяють суттєво знизити дози протизапальних препаратів та скоротити терміни лікування захворювань кісток та суглобів.Фармакотерапевтична групаХондропротектор "Жабій камінь" - біологічно активна добавка до їжі, що надає позитивний вплив на суглоби, що сприяє профілактиці та лікуванню артритів, артрозів, остеохондрозу та інших захворювань великих та дрібних суглобів. Містить збалансований комплекс компонентів, що використовуються як в офіційній, так і народній медицині.Властивості компонентівГлюкозаміну сульфат - живить і відновлює хондроцити, покращує метаболізм кісткової та хрящової тканини, сприяє регенерації хрящів, покращенню продукції внутрішньосуглобової рідини. Чинить протизапальну та знеболювальну дію, знижує потребу в НПЗЗ. Хондроїтину сульфат – специфічний компонент хряща та внутрішньосуглобової рідини, у здоровому організмі виробляється суглобовою тканиною. Стимулює вироблення колагену, нейтралізує дію протеолітичних ферментів, що руйнують хрящову тканину при запальних процесах. Стимулює активність протеогліканів, сприяє утриманню рідини у хрящовій тканині, покращує фосфорно-кальцієвий обмін у суглобових хрящах, прискорюючи їх відновлення та перешкоджаючи дегенерації хрящових та сполучних тканин. Знижує болючість суглобів та збільшує їх рухливість, перешкоджає утворенню фібринових тромбів та покращує мікроциркуляцію у суглобовій сумці та хрящах. Знижує втрату кальцію, перешкоджає розвитку остеоартрозу, прискорює процеси відновлення кісткових та хрящових тканин.ІнструкціяТривалість прийому 1 місяць.Показання до застосуванняХондропротектор "Жабій камінь" показаний як супутнє лікування дегенеративно-дистрофічних захворювань суглобів та хребта: Артрозов; артритів; остеохондрозів; остеопорозу; парадонтопатії; переломах (особливо у період утворення кісткової мозолі). А також як профілактичний засіб.РекомендуєтьсяЯк біологічно активної добавки до їжі - джерела глюкозаміну та хондроїтину.Протипоказання до застосуванняІндивідуальна непереносимість компонентів, вагітність, годування груддю.Вагітність та лактаціяПротипоказано при вагітності та годуванні груддю.Побічна діяАлергічні реакції.Спосіб застосування та дозиДорослим та дітям старше 14 років по 1 капсулі 3 рази на день під час їжі.Запобіжні заходи та особливі вказівкиПеред застосуванням рекомендується проконсультуватися з лікарем.Умови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. етинілестрадіол - 0,03 мг; дієногест – 2,00 мг; Допоміжні речовини: лактози моногідрат – 27,97 мг, крохмаль картопляний – 15,00 мг, желатин – 1,50 мг, тальк – 1,50 мг, магнію стеарат – 0,50 м; Оболонка: цукроза - 23,6934 мг, декстроза (сироп глюкози) - 1,65 мг, макрогол 35000 - 1,35 мг, кальцію карбонат - 2,40 мг, повідон К25 - 0,15 мг, титану діоксид (Е 171) – 0,74244 мг, віск карнаубський – 0,01416 мг. По 21 таблетці в блістер із плівки полівінілхлоридної та алюмінієвої фольги. 1 або 3 блістера разом з інструкцією із застосування поміщають у картонну пачку з контролем першого розтину.Опис лікарської формиБілі гладкі таблетки покриті оболонкою.Фармакотерапевтична групаКонтрацептивний засіб комбінований (естроген + гестаген).ФармакокінетикаДієногест Абсорбція При пероральному прийомі дієногест швидко і повністю абсорбується, його C max у сироватці крові дорівнює 51 нг/мл, досягається приблизно через 2,5 год. Біодоступність становить приблизно 96%. Розподіл Дієногест зв'язується з альбуміном сироватки крові і не зв'язується з глобуліном, що зв'язує статеві стероїди (ГСПС), і кортикоїд-зв'язуючим глобуліном (КСГ). У вільному вигляді перебуває близько 10% загальної концентрації у сироватці крові; близько 90% - неспецифічно пов'язані з сироватковим альбуміном. Індукція етинілестрадіолом синтезу ГСПС не впливає на зв'язування дієногесту з сироватковим альбуміном. Метаболізм Дієногест майже повністю метаболізується. Кліренс із сироватки після прийому одноразової дози становить приблизно 3,6 л/год. Виведення. T1/2 із плазми становить близько 8,5-10,8 год. У незміненій формі виводиться сечею у незначній кількості; у вигляді метаболітів – нирками та через ШКТ у співвідношенні приблизно 3:1 з T1/2 – 14,4 год. Рівноважна концентрація На фармакокінетику дієногесту не впливає рівень ГСПС у сироватці крові. Внаслідок щоденного прийому препарату рівень субстанції у сироватці збільшується приблизно в 1,5 раза. Етинілестрадіол Абсорбція Після прийому внутрішньо етинілестрадіол швидко та повністю абсорбується. C max у сироватці крові, що дорівнює приблизно 67 нг/мл, досягається за 1,5-4 год. Під час всмоктування та першого проходження через печінку етинілестрадіол метаболізується, внаслідок чого його біодоступність при прийомі внутрішньо становить у середньому близько 44%. Розподіл Етинілестрадіол практично повністю (приблизно 98%), хоч і неспецифічно, зв'язується альбуміном. Етинілестрадіол індукує синтез ГСПС. Здається обсяг розподілу етинілестрадіолу дорівнює 2,8-8,6 л/кг. Метаболізм Етинілестрадіол піддається пресистемної біотрансформації як у слизовій оболонці тонкої кишки, так і в печінці. Основний шлях метаболізму – ароматичне гідроксилювання. Швидкість кліренсу із плазми крові становить 2,3-7 мл/хв/кг. Виведення Зменшення концентрації етинілестрадіолу у сироватці крові носить двофазний характер; перша фаза характеризується T1/2 близько 1 год, друга - T1/2 10 -20 год. У незміненому вигляді з організму не виводиться. Метаболіти етинілестрадіолу виводяться із сечею та жовчю у співвідношенні 4:6 з T1/2 близько 24 год. Рівноважна концентрація Рівноважна концентрація досягається протягом другої половини лікувального циклу.ФармакодинамікаКонтрацептивний ефект Жаніна® здійснюється за допомогою різних взаємодоповнюючих механізмів, найважливішими з яких є придушення овуляції та зміна в'язкості цервікального слизу, внаслідок чого вона стає непроникною для сперматозоїдів. При правильному застосуванні індекс Перля (показник, що відображає кількість вагітностей у 100 жінок, які приймають контрацептив протягом року), становить менше 1. При пропусканні таблеток або неправильному застосуванні індекс Перля може зростати. Гестагенний компонент Жаніна® — дієногест — має антиандрогенну активність, що підтверджено результатами низки клінічних досліджень. Крім того, дієногест покращує ліпідний профіль крові (збільшує кількість ЛПНГ). У жінок, які приймають комбіновані пероральні контрацептиви, менструальний цикл стає регулярнішим, рідше спостерігаються хворобливі менструації, зменшується інтенсивність і тривалість кровотечі, внаслідок чого знижується ризик залізодефіцитної анемії. Крім того, є дані про зниження ризику розвитку раку ендометрію та раку яєчників.Показання до застосуванняМонофазний комбінований гестаген-естрогенний контрацептивний препарат. Пригнічує секрецію гонадотропних гормонів гіпофізу, гальмує дозрівання фолікулів та перешкоджає процесу овуляції. Підвищує в'язкість цервікального слизу, що ускладнює проникнення сперматозоїдів у матку. На фоні застосування препарату менструальний цикл стає регулярнішим, рідше спостерігаються хворобливі менструації, зменшується інтенсивність менструальних виділень, внаслідок чого знижується ризик розвитку залізодефіцитної анемії. Гестагенний компонент Жаніна - дієногест - є гестагеном і є дериватом нортестостерону з антиандрогенною активністю (що було доведено в клінічних дослідженнях у хворих з запальним вугровим висипом). Дієногест підвищує рівень ЛПВЩ у крові.Протипоказання до застосуваннягіперчутливість; тромбози та тромбоемболії; стани, що передують тромбозу; мігрень із осередковими неврологічними симптомами; цукровий діабет із судинними ускладненнями; множинні або виражені фактори ризику венозного або артеріального тромбозу; неконтрольована артеріальна гіпертензія; серйозне хірургічне втручання із тривалою іммобілізацією; куріння у віці старше 35 років; панкреатит із вираженою гіпертригліцеридемією; захворювання печінки; виявлені гормонозалежні злоякісні захворювання; вагінальна кровотеча неясного генезу;Вагітність та лактаціяЖанін не призначається під час вагітності та лактації. Якщо вагітність виявляється під час прийому Жаніна, його слід відразу ж скасувати.Побічна діяНудота, блювання, зміни вагінальної секреції, нагрубання та болючість молочних залоз, виділення з них секрету; зміни маси тіла, зміни лібідо, зниження настрою, біль голови, мігрень, хлоазму, погана переносимість контактних лінз, затримка рідини в організмі, алергічні реакції.Взаємодія з лікарськими засобамиВзаємодія з пероральними контрацептивами з іншими ЛЗ може призвести до проривних кровотеч та/або зниження контрацептивної надійності. У літературі повідомлялося про такі типи взаємодії. Вплив на печінковий метаболізм: застосування препаратів, що індукують мікросомальні ферменти печінки, може призвести до зростання кліренсу статевих гормонів. До таких ЛЗ відносяться: фенітоїн, барбітурати, примідон, карбамазепін, рифампіцин; також є припущення щодо окскарбазепіну, топірамату, фелбамату, гризеофульвіну та препаратів, що містять звіробій. ВІЛ-протеази (наприклад, ритонавір) та ненуклеозидні інгібітори зворотної транскриптази (наприклад, невірапін) та їх комбінації також потенційно можуть впливати на печінковий метаболізм. Вплив на кишково-печінкову циркуляцію: за даними окремих досліджень, деякі антибіотики (наприклад пеніциліни та тетрациклін) можуть знижувати кишково-печінкову циркуляцію естрогенів, тим самим знижуючи концентрацію етинілестрадіолу. Під час призначення будь-якого з перерахованих вище ЛЗ жінці слід додатково застосовувати бар'єрний метод контрацепції (наприклад презерватив). При прийомі препаратів, що впливають на мікросомальні ферменти, та протягом 28 днів після їх відміни слід додатково використовувати бар'єрний метод контрацепції. Під час прийому антибіотиків (за винятком рифампіцину та гризеофульвіну) та протягом 7 днів після їх відміни слід додатково використовувати бар'єрний метод контрацепції. Якщо період використання бар'єрного методу запобігання закінчується пізніше, ніж таблетки в упаковці, потрібно переходити до наступної упаковки без звичайної перерви прийому драже. Пероральні комбіновані контрацептиви можуть впливати на метаболізм інших препаратів, що призводить до підвищення (наприклад циклоспорин) або зниження (наприклад, ламотриджин) їх концентрації у плазмі та тканинах.Спосіб застосування та дозиКалендарна упаковка препарату Жанін містить 21 таблетку. Кожна таблетка в упаковці маркується днем тижня, коли вона повинна бути прийнята. Таблетки слід приймати внутрішньо в один і той же час щодня, запиваючи невеликою кількістю води. Випливають у напрямку стрілки, поки всі таблетки не будуть прийняті. Протягом наступних 7 днів препарат не приймають. Кровотеча «скасування» має розпочатися протягом цих 7 днів. Зазвичай воно починається на 2-3 день після прийому останньої таблетки і може ще завершитися до початку прийому таблеток з наступної упаковки. Після 7-денної перерви починають прийом таблеток з наступної упаковки, навіть якщо кровотеча ще не припинилася. Це означає, що починати прийом таблеток з нової упаковки необхідно в той самий день тижня, і,що кожен місяць кровотеча «скасування» наступатиме приблизно в один і той же день кожного місяця. Прийом таблеток із першої упаковки препарату Жанін® Коли жодний гормональний протизаплідний засіб не застосовувався у попередньому місяці Прийом препарату Жанін починається в перший день менструального циклу, тобто в перший день менструальної кровотечі. Необхідно прийняти таблетку, що промаркована відповідним днем тижня. Потім слід приймати пігулки по порядку. Допускається прийом препарату на 2-5 день менструального циклу, але в цьому випадку протягом перших 7 днів прийому таблеток з першої упаковки рекомендується додатково використовувати бар'єрний метод контрацепції (наприклад, презерватив). При переході з комбінованих контрацептивних препаратів (КОК, контрацептивного вагінального кільця або контрацептивного пластиру) Переважно починати прийом препарату Жанін® наступного дня після прийому останньої активної (що містить гормони) таблетки з упаковки попереднього КОК, але в жодному разі не пізніше наступного дня після звичайного 7-денної перерви (для препаратів, що містять 21 таблетку) або після прийому останньої неактивної таблетки (для препаратів, що містять 28 таблеток в упаковці). Починати прийом препарату Жанін слід після звичайної перерви у прийомі активних таблеток у разі переходу з контрацептивних препаратів з пролонгованим режимом прийому таблеток. Прийом препарату Жанін® слід розпочинати у день видалення вагінального кільця або пластиру, але не пізніше дня,коли має бути введене нове кільце або наклеєний новий пластир. При переході з контрацептивів, що містять лише гестагени («міні-пили», ін'єкційні форми, імплантат), або з внутрішньоматкової терапевтичної системи з вивільненням гестагену Перейти з «міні-пили» на препарат Жанін можна в будь-який день (без перерви), з імплантату або внутрішньоматкового контрацептиву з гестагеном - в день їх видалення, з ін'єкційної форми - в день, коли має бути зроблена наступна ін'єкція. У всіх цих випадках протягом перших 7 днів прийому таблеток необхідно додатково використовувати бар'єрний метод контрацепції (наприклад, презерватив). Після аборту (у тому числі мимовільного) у першому триместрі вагітності Починати прийом препарату можна негайно. За умови дотримання цієї умови додаткових заходів контрацепції не потрібно. Після пологів (за відсутності грудного вигодовування) або переривання вагітності (у тому числі мимовільного) у другому триместрі Прийом препарату рекомендується розпочинати на 21-28 день після пологів (за відсутності грудного вигодовування) або переривання вагітності у другому триместрі. Якщо прийом препарату розпочато пізніше, необхідно використовувати додатково бар'єрний метод контрацепції протягом перших 7 днів прийому таблеток. Якщо статевий контакт мав місце до початку прийому препарату Жанін, необхідно виключити вагітність. Прийом пропущених пігулок Якщо запізнення у прийомі препарату становить менше 12 годин, контрацептивний захист не знижується. Потрібно прийняти пропущену таблетку якнайшвидше, наступна таблетка приймається у звичайний час. Якщо запізнення в прийомі таблетки становить понад 12 годин, контрацептивний захист може бути знижений. При цьому слід пам'ятати: Прийом препарату ніколи не повинен бути перерваний більш ніж на 7 днів. 7 днів безперервного прийому таблеток потрібно для досягнення адекватного придушення гіпоталамо-гіпофізарно-яєчникової системи. Відповідно, якщо запізнення у прийомі таблетки становило більше 12 годин (інтервал з моменту прийому останньої таблетки більше 36 годин), залежно від тижня, коли пропущена таблетка, необхідно: Перший тиждень прийому препарату Необхідно прийняти останню пропущену таблетку якнайшвидше, як тільки жінка згадає про це (навіть якщо це означає прийом двох таблеток одночасно). Наступну таблетку необхідно прийняти у звичайний час. Протягом наступних 7 днів додатково необхідно використовувати бар'єрний метод контрацепції (наприклад, презерватив). Якщо статевий контакт мав місце протягом тижня перед пропусканням таблетки, необхідно враховувати ймовірність настання вагітності. Чим більше таблеток пропущено, і що ближче вони до перерви в прийомі таблеток, то вище ймовірність вагітності. Другий тиждень прийому препарату Необхідно прийняти останню пропущену таблетку якнайшвидше, як тільки жінка згадає про це (навіть якщо для цього потрібно прийняти дві таблетки одночасно). Наступну таблетку необхідно прийняти у звичайний час. За умови дотримання режиму прийому таблеток протягом 7 днів, що передують першій пропущеній таблетці, не потрібно використовувати додаткові заходи контрацепції. В іншому випадку, а також при пропусканні двох і більше таблеток, необхідно додатково використовувати бар'єрні методи контрацепції (наприклад, презерватив) протягом 7 днів. Третій тиждень прийому препарату Ризик зниження контрацептивної надійності неминучий через майбутню перерву в прийомі таблеток. У цьому випадку необхідно дотримуватись наступних алгоритмів: - якщо протягом 7 днів, що передують першій пропущеній таблетці, всі таблетки приймалися правильно, немає необхідності використовувати додаткові методи контрацепції. При прийомі пропущених таблеток керуйтеся пунктами 1 або 2. - якщо протягом 7 днів, що передують першій пропущеній таблетці, таблетки приймалися неправильно, то протягом наступних 7 днів необхідно додатково використовувати бар'єрний метод контрацепції (наприклад, презерватив) і в цьому випадку слід керуватися пунктом 1 прийому пропущених таблеток. 1. Необхідно прийняти пропущену таблетку якнайшвидше,щойно жінка згадає про це (навіть якщо це означає прийом двох таблеток одночасно). Наступну таблетку приймають у звичайний час, доки не закінчаться таблетки із поточної упаковки. Прийом таблеток з наступної упаковки слід починати відразу без звичайної 7-денної перерви. Кровотеча «скасування» малоймовірна, доки не закінчаться таблетки з другої упаковки, але можуть відзначатися «що виділяють» і/або «проривні» кровотечі в дні прийому препарату. 2. Можна також перервати прийом таблеток із поточної упаковки, зробити перерву на 7 або менше днів (включаючи день пропуску таблетки), після чого розпочинати прийом таблеток із нової упаковки.Кровотеча «скасування» малоймовірна, доки не закінчаться таблетки з другої упаковки, але можуть відзначатися «що виділяють» і/або «проривні» кровотечі в дні прийому препарату. 2. Можна також перервати прийом таблеток із поточної упаковки, зробити перерву на 7 або менше днів (включаючи день пропуску таблетки), після чого розпочинати прийом таблеток із нової упаковки.Кровотеча «скасування» малоймовірна, доки не закінчаться таблетки з другої упаковки, але можуть відзначатися «що виділяють» і/або «проривні» кровотечі в дні прийому препарату. 2. Можна також перервати прийом таблеток із поточної упаковки, зробити перерву на 7 або менше днів (включаючи день пропуску таблетки), після чого розпочинати прийом таблеток із нової упаковки. Якщо жінка пропустила прийом таблеток, а потім під час перерви у прийомі кровотеча «скасування» не настала, необхідно переконатися у відсутності вагітності. Допускається приймати не більше двох таблеток на один день. Рекомендації при шлунково-кишкових розладах При тяжких шлунково-кишкових розладах всмоктування може бути неповним, тому слід використовувати додаткові методи контрацепції. Якщо протягом 3-4 годин після прийому таблетки відзначається блювання або діарея, слід орієнтуватися на рекомендації при пропущенні таблетки. Якщо жінка не хоче змінювати свою звичайну схему прийому та переносити початок кровотечі «скасування» на інший день тижня, додаткову таблетку слід прийняти з іншої упаковки. Припинення прийому препарату Жанін® Прийом препарату Жанін® можна припинити у будь-який час. Якщо вагітність не планується, слід подбати про інші методи контрацепції. Якщо планується вагітність, рекомендується припинити прийом препарату та почекати природної менструальної кровотечі. Відстрочка початку менструальноподібної кровотечі Для того щоб відкласти початок менструальноподібної кровотечі, необхідно продовжити прийом таблеток з нової упаковки препарату Жанін® відразу після того, як будуть прийняті всі таблетки з попередньої упаковки, без перерви в прийомі. Таблетки з нової упаковки можна приймати так довго, як це необхідно, у тому числі доти, поки таблетки в упаковці не закінчаться. На тлі прийому препарату з другої упаковки можуть відзначатися кров'янисті виділення, що «мажуть», та/або «проривні» кровотечі. Відновити прийом препарату Жанін з наступної упаковки слід після звичайної 7-денної перерви. Зміна дня початку менструальноподібної кровотечі Для того, щоб перенести день початку менструальноподібної кровотечі на інший день тижня, слід скоротити (але не подовжувати) найближчу 7-денну перерву в прийомі таблеток на стільки днів, на скільки жінка хоче. Наприклад, якщо цикл зазвичай починається у п'ятницю, а в майбутньому жінка хоче, щоб він починався у вівторок (3 дні раніше), прийом таблеток з наступної упаковки потрібно починати на 3 дні раніше, ніж зазвичай. Чим коротший інтервал, тим вище ймовірність, що менструальноподібна кровотеча не настане, і під час прийому таблеток з другої упаковки спостерігатимуться виділення, що «мажать», та/або «проривні» кровотечі. Застосування в окремих груп пацієнток У дівчаток-підлітків Препарат Жанін показаний тільки після настання менархе. У літніх Не застосовується. Препарат Жанін не застосовується після настання менопаузи. При порушеннях функції печінки Препарат Жанін® протипоказаний жінкам з тяжкими захворюваннями печінки доти, доки показники функції печінки не прийдуть у норму. також розділ «Протипоказання». При порушеннях функції нирок Препарат Жанін спеціально не вивчався у пацієнток з порушеннями функції нирок. Наявні дані не передбачають зміни лікування таких пацієнток.ПередозуванняСимптоми: нудота, блювання, мажуть кров'яні виділення або метрорагія. Про серйозні порушення при передозуванні не повідомлялося. Лікування: симптоматичне лікування. Специфічного антидоту немає.Запобіжні заходи та особливі вказівкиЯкщо якісь із станів, захворювань або факторів ризику, зазначених нижче, є в даний час, слід ретельно зважувати потенційний ризик і очікувану користь застосування препарату Жанін у кожному індивідуальному випадку і обговорити його з жінкою до того, як вона вирішить почати прийом. препарату. У разі обтяження, посилення або першого прояву будь-якого з цих станів, захворювань або факторів ризику жінка повинна проконсультуватися зі своїм лікарем, який може прийняти рішення про необхідність відміни препарату. Захворювання серцево-судинної системи Є епідеміологічні дані про підвищення частоти розвитку венозних та артеріальних тромбозів та тромбоемболій (таких як тромбоз глибоких вен, тромбоемболія легеневої артерії, інфаркт міокарда, інсульт) при прийомі КЗК. Ці захворювання спостерігаються рідко. Ризик розвитку ВТЕ максимальний перший рік прийому таких препаратів. Підвищений ризик присутній після початкового застосування КЗК або відновлення застосування одного і того ж або іншого КЗК (після перерви між прийомами препарату в 4 тижні і більше). Дані великого проспективного дослідження за участю 3 груп пацієнток показують, що цей підвищений ризик є переважно протягом перших 3 місяців. Загальний ризик ВТЕ у жінок, які приймають низькодозовані КЗК ( ВТЕ може виявитися життєзагрозливою або призвести до смерті (в 1-2% випадків). ВТЕ, що виявляється як тромбоз глибоких вен або емболія легеневої артерії, може статися при застосуванні будь-яких КЗК. Вкрай рідко при застосуванні КОК виникає тромбоз інших кровоносних судин, наприклад, печінкових, брижових, ниркових, мозкових вен та артерій або судин сітківки ока. Симптоми тромбозу глибоких вен: однобічний набряк нижньої кінцівки або набряк вздовж вени на нижній кінцівці, біль або дискомфорт у нижній кінцівці тільки у вертикальному положенні або при ходьбі, локальне підвищення температури у ураженій нижній кінцівці, почервоніння або зміна забарвлення шкірних покривів нижньої кінцівки. Симптоми тромбоемболії легеневої артерії: утруднене або прискорене дихання; раптовий кашель, у тому числі із кровохарканням; гострий біль у грудній клітці, який може посилюватися при глибокому вдиху; почуття тривоги; сильне запаморочення; прискорене або нерегулярне серцебиття. Деякі з цих симптомів (наприклад, задишка, кашель) є неспецифічними і можуть бути витлумачені невірно як ознаки інших часто зустрічаються і менш важких станів/захворювань (наприклад, інфекції дихальних шляхів). Артеріальна тромбоемболія може призвести до інсульту, оклюзії судин або інфаркту міокарда. До симптомів інсульту відносять: раптова слабкість або втрата чутливості обличчя, кінцівок, особливо з одного боку тіла, раптова сплутаність свідомості, проблеми з мовленням та розумінням; раптова одно-або двостороння втрата зору; раптове порушення ходи, запаморочення, втрата рівноваги чи координації рухів; раптовий, тяжкий або тривалий головний біль без видимої причини; втрата свідомості або непритомність з епілептичним нападом або без нього. Інші ознаки оклюзії судин: раптовий біль, набряклість і слабке посиніння кінцівок, "гострий" живіт. Симптоми інфаркту міокарда: біль, дискомфорт, тиск, тяжкість, відчуття стиснення або розпирання в грудях або за грудиною, з іррадіацією в спину, щелепу, ліву верхню кінцівку, епігастрію; холодний піт, нудота, блювання або запаморочення, сильна слабкість, тривога чи задишка; прискорене або нерегулярне серцебиття. Артеріальна тромбоемболія може виявитися життєзагрозливою або призвести до смерті. У жінок із поєднанням кількох факторів ризику або високою виразністю одного з них слід розглядати можливість їхнього взаємопосилення. У подібних випадках ступінь підвищення ризику тромбоутворення може виявитися вищим, ніж при простому підсумовуванні факторів. У цьому випадку прийом препарату Жанін протипоказаний. Ризик розвитку тромбозу (венозного та/або артеріального) та тромбоемболії або цереброваскулярних порушень підвищується: з віком; у курців (зі збільшенням кількості сигарет або підвищенням віку ризик наростає, особливо у жінок старше 35 років); при наявності: ожиріння (індекс маси тіла 30 кг/м2 та більше); сімейного анамнезу (наприклад, венозної або артеріальної тромбоемболії колись у близьких родичів або батьків віком до 50 років). У разі спадкової або набутої схильності жінка повинна бути оглянута відповідним фахівцем для вирішення питання щодо можливості прийому препарату Жанін®; тривалої іммобілізації, великого хірургічного втручання, будь-якої операції на нижніх кінцівках чи великої травми. У цих випадках прийом препарату Жанін® необхідно припинити (у разі планованої операції принаймні за чотири тижні до неї) та не відновлювати прийом протягом двох тижнів після закінчення іммобілізації. Тимчасова іммобілізація (наприклад, авіапереліт тривалістю понад 4 години) може також бути фактором ризику розвитку венозної тромбоемболії, особливо за наявності інших факторів ризику; дисліпопротеїнемії; артеріальної гіпертензії; мігрені; захворювань клапанів серця; фібриляції передсердь. Питання про можливу роль варикозного розширення вен та поверхневого тромбофлебіту у розвитку ВТЕ залишається спірним. Слід враховувати підвищений ризик розвитку тромбоемболії у післяпологовому періоді. Порушення периферичного кровообігу також можуть відзначатися при цукровому діабеті, системному червоному вовчаку, гемолітико-уремічному синдромі, хронічних запальних захворюваннях кишечника (хвороба Крона або виразковий коліт) та серповидно-клітинній анемії. Збільшення частоти та тяжкості мігрені під час застосування препарату Жанін® (що може передувати цереброваскулярним порушенням) є підставою для негайного скасування прийому цього препарату. До біохімічних показників, що вказують на спадкову або набуту схильність до венозного або артеріального тромбозу, відноситься наступне: резистентність до активованого протеїну С, гіпергомоцистеїнемія, дефіцит антитромбіну III, дефіцит протеїну С, дефіцит протеїну S, антифосфоліпіду антитела. Оцінюючи співвідношення ризику та користі, слід враховувати, що адекватне лікування відповідного стану може зменшити пов'язаний з ним ризик тромбозу. Також слід враховувати, що ризик тромбозів та тромбоемболій при вагітності вищий, ніж при прийомі низькодозованих КОК ( Пухлини Найбільш істотним фактором ризику розвитку раку шийки матки є персистуюча папіломавірусна інфекція. Є повідомлення про деяке підвищення ризику раку шийки матки при тривалому застосуванні КОК. Проте зв'язок із прийомом КОК не доведено. Зберігаються протиріччя щодо того, як ці дані пов'язані зі скринінгом на предмет патології шийки матки або з особливостями статевої поведінки (рідше застосування бар'єрних методів контрацепції). Мета-аналіз 54 епідеміологічних досліджень показав, що є дещо підвищений відносний ризик розвитку раку молочної залози (РМЗ), діагностований у жінок, які приймають КОК в даний час (відносний ризик 1,24). Підвищений ризик поступово зникає протягом десяти років після припинення прийому цих препаратів. У зв'язку з тим, що РМЗ відзначається рідко у жінок до 40 років, збільшення числа діагнозів РМЗ у жінок, які приймають КОК в даний час або приймали недавно, є незначним по відношенню до загального ризику захворювання. Його зв'язок із прийомом КОК не доведено. Підвищення ризику розвитку РМЗ, що спостерігається, може бути обумовлено не тільки більш ранньою діагностикою РМЗ, але і біологічною дією статевих гормонів або поєднанням цих двох факторів. У жінок, які коли-небудь застосовували КОК, виявляються більш ранні стадії РМЗ,ніж у жінок, які ніколи їх не застосовували. У поодиноких випадках на тлі застосування КОК спостерігався розвиток доброякісних, а вкрай рідкісних - злоякісних пухлин печінки, які в окремих випадках призводили до загрозливого життя внутрішньочеревної кровотечі. У разі появи сильних болів у ділянці живота, збільшення печінки або ознак внутрішньочеревної кровотечі це слід враховувати при проведенні диференціального діагнозу. Інші стани У жінок з гіпертригліцеридемією (або наявністю цього стану в сімейному анамнезі) можливе підвищення ризику панкреатиту під час прийому КОК. Незважаючи на те, що невелике підвищення артеріального тиску було описано у багатьох жінок, які приймають КЗК, клінічно значущі підвищення спостерігалися рідко. Тим не менш, якщо під час прийому КОК розвивається стійке клінічно значуще підвищення артеріального тиску, слід відмінити ці препарати та розпочати лікування артеріальної гіпертензії. Прийом препарату може бути продовжений, якщо за допомогою гіпотензивної терапії досягнуті нормальні значення артеріального тиску. Наступні стани, як повідомлялося, розвиваються або погіршуються як під час вагітності, так і при прийомі КОК, але їх зв'язок з прийомом КОК не доведено: жовтяниця та/або свербіж, пов'язаний з холестазом; формування каменів у жовчному міхурі; порфірія; системна червона вовчанка; гемолітико-уремічний синдром; хорея Сіденгама; герпес під час вагітності; втрата слуху, пов'язана з отосклерозом. Також описані випадки погіршення перебігу ендогенної депресії, епілепсії, хвороби Крона та виразкового коліту на фоні застосування КОК. У жінок зі спадковими формами ангіоневротичного набряку екзогенні естрогени можуть викликати або погіршувати симптоми ангіоневротичного набряку. Гострі або хронічні порушення функції печінки можуть вимагати відміни КОК доти, доки показники функції печінки не повернуться до норми. Рецидив холестатичної жовтяниці, що розвинулася вперше під час попередньої вагітності або попереднього прийому статевих гормонів, вимагає припинення прийому КОК. Хоча КОК можуть впливати на інсулінорезистентність і толерантність до глюкози, необхідності корекції дози гіпоглікемічних препаратів у пацієнток з цукровим діабетом, які застосовують низькодозовані КОК ( Іноді може розвиватися хлоазму, особливо у жінок із наявністю в анамнезі хлоазми вагітних. Жінки зі схильністю до хлоазми під час прийому препарату Жанін® повинні уникати тривалого перебування на сонці та впливу ультрафіолетового випромінювання. Доклінічні дані щодо безпеки Доклінічні дані, отримані в ході стандартних досліджень щодо виявлення токсичності при багаторазовому прийомі доз препарату, а також генотоксичності, канцерогенного потенціалу та токсичності для репродуктивної системи, не вказують на наявність особливого ризику для людини. Тим не менш, слід пам'ятати, що статеві гормони можуть сприяти зростанню деяких гормонозалежних тканин та пухлин. Лабораторні випробування Прийом препарату Жанін може впливати на результати деяких лабораторних тестів, включаючи показники функції печінки, нирок, щитовидної залози, надниркових залоз, концентрацію транспортних білків у плазмі, показники вуглеводного обміну, параметри згортання крові та фібринолізу. Зміни зазвичай не виходять за межі нормальних значень. Зниження ефективності Ефективність препарату Жанін® може бути знижена у таких випадках: при пропусканні таблеток, шлунково-кишкових розладах або внаслідок лікарської взаємодії. Частота та виразність менструальноподібних кровотеч На фоні прийому препарату Жанін® можуть відзначатися нерегулярні кровотечі ("мажучі" кров'янисті виділення та/або "проривні" маткові кровотечі), особливо протягом перших місяців застосування. Тому оцінка будь-яких нерегулярних кровотеч повинна проводитись лише після періоду адаптації, що становить приблизно три цикли. Якщо нерегулярні кровотечі повторюються або розвиваються після попередніх регулярних циклів, слід провести ретельне обстеження, щоб уникнути злоякісних новоутворень або вагітності. Відсутність чергової менструальноподібної кровотечі У деяких жінок під час перерви у прийомі таблеток може не розвинутися кровотеча "скасування". Якщо препарат Жанін приймався згідно з рекомендаціями, то малоймовірно, що жінка вагітна. Тим не менш, якщо до цього препарат застосовувався нерегулярно або якщо відсутні поспіль дві кровотечі "скасування", прийом препарату не може бути продовжений до тих пір, поки вагітність не буде виключена. Медичні огляди Перед початком або поновленням застосування препарату Жанін® необхідно ознайомитися з анамнезом життя, сімейним анамнезом жінки, провести ретельне загальномедичне (включаючи вимірювання артеріального тиску, частоти серцевих скорочень, визначення індексу маси тіла) та гінекологічне обстеження, включаючи обстеження молочних залоз та цитологічне дослідження. тест з Папаніколау), виключити вагітність. При відновленні прийому препарату Жанін обсяг додаткових досліджень та частота контрольних оглядів визначається індивідуально, але не рідше 1 разу на 6 місяців. Необхідно мати на увазі, що препарат Жанін® не захищає від ВІЛ-інфекції (СНІД) та інших захворювань, що передаються статевим шляхом! Стани, що вимагають консультації лікаря Будь-які зміни у здоров'ї, особливо виникнення станів; Локальне ущільнення у молочній залозі; Одночасний прийом інших лікарських засобів; Якщо очікується тривала нерухомість (наприклад, на нижню кінцівку накладено гіпс), планується госпіталізація чи операція (принаймні за чотири тижні до передбачуваної операції); Надзвичайно сильна кровотеча з піхви; Пропущена таблетка в перший тиждень прийому упаковки і мав місце статевий контакт за сім днів до цього; Відсутність чергової менструальноподібної кровотечі двічі поспіль або підозра на вагітність (не слід розпочинати прийом таблеток із наступної упаковки до консультації з лікарем). Слід припинити прийом таблеток та негайно проконсультуватися з лікарем, якщо є можливі ознаки тромбозу, інфаркту міокарда або інсульту: незвичайний кашель; надзвичайно сильний біль за грудиною, що віддає в ліву руку; задишка, що несподівано виникла, незвичайний, сильний і тривалий головний біль або напад мігрені; часткова чи повна втрата зору чи двоїння в очах; нечленороздільна мова; раптові зміни слуху, нюху чи смаку; запаморочення або непритомність; слабкість або втрата чутливості у будь-якій частині тіла; сильний біль у животі; сильний біль у нижній кінцівці або набряк, що раптово виник, будь-якої з нижніх кінцівок. Вплив на здатність до керування автотранспортом та управління механізмами Не виявлено.Умови відпустки з аптекЗа рецептомВідео на цю тему
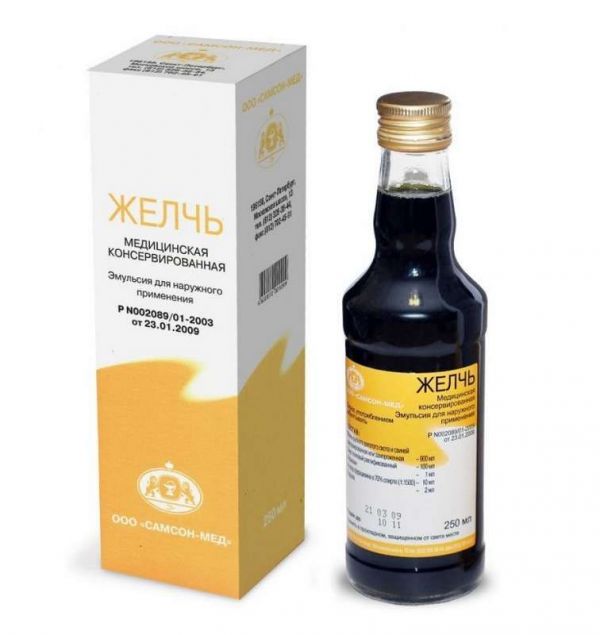
Склад, форма випуску та упаковка1 пляшка містить: Активна речовина: Жовч великої рогатої худоби та свиней консервована, заморожена – 900 мл; Спирт етиловий ректифікований - 100 мл; Формалін – 1 мл; Розчин фурациліну в 70% спирті (1: 1500) - 10 мл; Віддушка – 2 мл. Емульсія для зовнішнього застосування у пляшках по 100 мл та 250 мл.Опис лікарської формиРідина від жовто-коричневого до темно-коричневого кольору із зеленуватим відтінком або від світло-зеленого до темно-зеленого кольору із коричневим відтінком зі специфічним запахом. Можлива наявність осаду.ХарактеристикаЖовч — препарат натурального походження, має знеболювальну, місцевоподразнюючу, емульгувальну та коагуляційну дію, сприяє розсмоктуванню сольових відкладень у суглобах і хребті. Являє собою емульсію для зовнішнього застосування.Фармакотерапевтична групаПрепарат має місцевоподразнювальну дію.Показання до застосуванняЗастосовують зовнішньо при артралгіях, посттравматичних міалгіях (без порушення цілісності шкіри).Протипоказання до застосуванняВстановлена підвищена чутливість до препарату, порушення цілісності шкіри у місцях передбачуваного нанесення препарату, захворювання шкіри.Побічна діяУ поодиноких випадках препарат може спричинити подразнення шкіри, яке швидко минає при відміні препарату. У таких випадках подальше застосування компресів можливе лише через 30 днів. Слід повідомляти свого лікаря про всі побічні ефекти.Взаємодія з лікарськими засобамиНе слід змішувати препарат із іншими лікарськими засобами.Спосіб застосування та дозиЗовнішньо. Препарат застосовують як компресів протягом 6-10 днів. Марлеву серветку (4-6 шарів) рясно просочують препаратом. Серветка накладається на уражену ділянку, покривається вощаним папером, тонким шаром вати та фіксується легкою пов'язкою. Компреси з жовчю консервованою медичною тримаються протягом доби. При висиханні марлева серветка зволожується водою кімнатної температури та знову фіксується пов'язкою. Через добу відбувається зміна компресів з обов'язковою новою марлевою серветкою.ПередозуванняПосилення побічних ефектів.Запобіжні заходи та особливі вказівкиНе слід застосовувати препарат без консультації лікаря при вагітності, у період годування груддю та у дитячому віці. Слід уникати потрапляння препарату на відкриті рани, очі та інші слизові оболонки.Умови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаЦелюлоза мікрокристалічна (наповнювач), заліза бісгліцинат, кроскарамеллоза (носій), компоненти плівкового покриття (харчові добавки): гідроксипропілметилцелюлоза (загусник), діоксид титану (барвник), твін 80 (емульгатор), поліетиленгліколь (глазирів); стеарат кальцію та діоксид кремнію аморфний (агенти антистежують). Вміст в одній таблетці (добовому прийомі) та % від рекомендованого рівня добового споживання (адекватного рівня) Залізо не менше 14 мг 100 %Фармакотерапевтична групаБіодоступне залізо, що легко засвоюється, з амінокислотного хелатного комплексу, що забезпечує максимальне засвоєння заліза, хорошу переносимість без побічних ефектів з боку шлунково-кишкового тракту. Залізо хелат сприяє: підтримці у нормі рівня гемоглобіну; зниження ризику розвитку анемії; зниження втоми та підвищення працездатності.Властивості компонентівЗалізо - один із найважливіших мінералів, необхідних для нашого здоров'я. Усі тканини та органи людського організму функціонують лише у присутності заліза. Цей мікроелемент складова частина гемоглобіну, адже саме він транспортує до клітин життєво необхідний їм кисень. Залізо бере участь у всіх обмінних процесах, у синтезі кисню та білків, попереджає розвиток анемії та зміцнює імунітет. Організм швидко втрачає залізо при менструальних крововтратах, різних кровотечах, при захворюваннях шлунка та печінки. Але особливо зростає потреба у залозі при вагітності та в період лактації. Лікарі стверджують, що організм людини може засвоїти із продуктів харчування не більше 2 мг заліза на добу. Цієї кількості не завжди достатньо для заповнення необхідного рівня заліза. Тому варто приймати спеціальні добавки,що містять залізо у біодоступній формі. Хелатна форма - це найдоступніша форма мінералів на сьогоднішній день, являє собою з'єднання мінералу та амінокислоти (органіки та неорганіки). Зовні це з'єднання нагадує клешню краба і тому називається «хелатом» (з лат. «chele» – клешня). Хелатна форма мінералів найближча до нашого організму. Прикладом такої форми з'єднання в людини є гемоглобін. Хелати не вимагають додаткових біохімічних перетворень, оскільки вже підготовлені до засвоєння організмом. Не випадково у Європі та США зростає її популярність.ІнструкціяДорослим та дітям старше 14 років по 1 таблетці на день під час їжі. Тривалість прийому – щонайменше 2 місяців.Показання до застосуванняЯк біологічно активна добавка до їжі - додаткового джерела біодоступного легкозасвоюваного заліза з амінокислотного хелатного комплексу, що забезпечує максимальне засвоєння заліза, хорошу переносимість без побічних ефектів з боку шлунково-кишкового тракту.РекомендуєтьсяРекомендований дорослим та дітям старше 14 років. Також його можуть приймати вагітні та годуючі жінки.Протипоказання до застосуванняІндивідуальна нестерпність компонентів. Перед застосуванням рекомендується проконсультуватися з лікарем.Умови відпустки з аптекБез рецептаВідео на цю тему
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему.
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему.
Склад, форма випуску та упаковкаЦелюлоза мікрокристалічна та сорбіт (носії), екстракти коренів женьшеню та коренів елеутерококу колючого, кофеїн, екстракти листя гінкго білоба та трави вівса звичайного, мальтодекстрин та кроскарамеллоза (стабілізатори), діоксид кремнію.ХарактеристикаЖеньшень МАХ Енерджі комбінований препарат загальнотонізуючої дії. Дія препарату визначається властивостями компонентів, що входять до його складу, які: підвищують розумову та фізичну працездатність, покращують самопочуття, сприяє зняттю втоми. Швидка дія – 30 хвилин. * Інформація підтверджена Добровільною сертифікацією.Властивості компонентівЖеньшень покращує апетит, розумову та фізичну працездатність, стимулює статеву функцію; зменшує загальну слабкість, підвищену стомлюваність, сонливість; знижує вміст холестерину та цукру в крові, активує діяльність кори надниркових залоз. Елеутерокок позитивно впливає на стійкість організму до багатьох несприятливих факторів. Елеутерокок має стимулюючу дію на центральну нервову систему, усуває перевтому, дратівливість; відновлює та підвищує фізичну та розумову працездатність. Кофеїн стимулюють центральну нервову систему, стимулює психічну діяльність, підвищує розумову та фізичну працездатність. Гінкго білоба позитивно впливає на концентрацію уваги та покращує сон. Покращує мозковий кровообіг та постачання мозку киснем та глюкозою, надає антигіпоксичну дію, покращує обмін речовин в органах та тканинах. Овес підвищує фізичну працездатність і витривалість, збільшує рухову активність, виявляє стреспротекторні властивості, має також помірну антигіпоксичну та протизапальну дію.РекомендуєтьсяРекомендується як біологічно активна добавка до їжі - джерела гінсенозидів (панаксозидів), елеутерозидів, флавонолових глікозидів, кофеїну.Протипоказання до застосуванняПідвищена нервова збудливість, безсоння, підвищений артеріальний тиск, порушення ритму серцевої діяльності, виражений атеросклероз, індивідуальна непереносимість компонентів, вагітність, годування груддю.Спосіб застосування та дозиДорослим по 2 таблетки на день під час їжі у першій половині дня. Тривалість прийому – 2 тижні. При необхідності прийом БАД можна повторити за місяць.Запобіжні заходи та особливі вказівкиПеред застосуванням рекомендується проконсультуватися з лікарем. Містить підсолоджувач. При надмірному вживанні може мати проносну дію.Умови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаПектин яблучний, інулін, таурин, янтарна кислота, полідекстроза (Е1200) (з кукурудзи), ароматизатор харчовий "Яблуко (Apple)", сукралоза (Е955), вода. Рідина у саші (стиках) по 10 мл, у флаконах, або банках, або пакетах від 10 мл до 500 мл.ХарактеристикаВсі знають, для чого потрібне активоване вугілля. Він є сорбентом, тобто поглинає із ШКТ шкідливі речовини та виводить їх з організму. Рідке вугілля застосовується тих самих цілей, хоча у його складі немає вугілля. Рідке вугілля - це комплекс з натурального яблучного пектину, інуліну, бурштинової кислоти та таурину. Посилений склад: сорбент, пребіотик та детоксиканти в одному препараті. Швидкий ефект: рідка форма з активними речовинами відразу надходить у шлунок і починає діяти, на відміну від таблеток та капсул, які мають спочатку розчинитись у вмісті шлунка. Зручна форма прийому: стіки з гелем, готовим до прийому, зручно взяти із собою та прийняти у будь-який момент. Приємний смак: пектин надає гелю натурального яблучного смаку.РекомендуєтьсяЯк біологічно активну добавку до їжі - джерела пектину, інуліну, таурину та бурштинової кислоти.Протипоказання до застосуванняІндивідуальна непереносимість компонентів продукту, вагітність та годування груддю.Спосіб застосування та дозиВміст 1 саші (5,0 г) розвести в 75-100 мл води кімнатної температури, приймати дорослим по 1 саші 2-3 рази на день за 1 годину до їди. В якій ситуації і як приймати Рідке вугілля Отруєння, діарея, кишкові інфекції: * По 1 стику 3 десь у добу 5-8 днів, а принаймні нормалізації стану можна перейти прийом 2 десь у добу. Алергічні реакції: * період загострення бажано приймати по 1 стику 3 десь у добу 10-14 днів. При загостренні прийом можна відновити будь-якої миті. Порушення роботи кишечника: По 1 стику 3 десь у добу 5-8 днів, а принаймні нормалізації стану можна перейти прийом 2 десь у добу. Дисбактеріоз: По 1 стику 2 десь у добу протягом 2 тижнів. За необхідності курс можна повторити за 1 місяць. Прийом антибіотиків: По 1 стику 2 рази на добу протягом усього курсу прийому антибіотиків. Обов'язково витримувати інтервал не менше 1 години між прийомом рідкого вугілля та антибіотика. Прийом антипаразитарних та антигельмінтних засобів: * Почніть прийом Рідкого вугілля за 10 днів до прийому протипаразитарних засобів, потім продовжуйте протягом усього часу, доки ви приймаєте препарати для боротьби з паразитами. Для очищення організму та профілактики інтоксикації: По 1 стику 2 десь у добу протягом 2 тижнів. За необхідності курс можна повторити за 1 місяць. *У складі комплексної терапії. Поради щодо прийому не є обов'язковими рекомендаціями.Запобіжні заходи та особливі вказівкиУвага! Між прийомом будь-якого лікарського препарату та ентеросорбенту має пройти не менше 1 години. Перед застосуванням рекомендується проконсультуватися з лікарем.Умови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаВода спеціальної очистки, хондроїтину сульфат, глюкозамін, екстракт живокосту, олія чайного дерева, бджолина отрута, гліцерин, аристофлекс, бронопол. ФармакодинамікаЖивокост-бальзам - багатокомпонентний натуральний засіб, що надають багатосторонню дію при всіх суглобових захворюваннях. ІнструкціяЖивокост-бальзам наносити круговими масажними рухами на область хворого суглоба протягом 3-5 хвилин до повного вбирання 2-3 рази на день.
444,00 грн
378,00 грн
Склад, форма випуску та упаковкаБальзам - 1мл. Активні компоненти: екстракт живокосту, олія ши, камфора, олія насіння рижика, ментол, екстракти: оман, лопуха, звіробою, подорожника, календули, алантоїн, хондроїтину сульфат, глюкозаміну гідрохлорид. Бальзам у тубі 100 мл.ХарактеристикаБагатокомпонентний натуральний засіб, що надає різнобічну дію при запаленнях та болях у суглобах, спині, попереку та м'язах, а також при порушеннях функцій опорно-рухового апарату після спортивних та побутових травм.Властивості компонентівОснову бальзаму становить знаменита лікарська рослина Окопник, унікальна по лікувальному впливу на кістки та суглоби. При суглобових захворюваннях живокіст знімає запалення та набряки, а головне, активізує процеси оновлення та регенерації хряща. Олія рижика відрізняється підвищеною концентрацією поліненасичених кислот Омега 3 та Омега 6, які у поєднанні з фітостеролами, вітаміном Е, магнієм та провітаміном А сприяють розслабленню м'язів, усуненню локальних болів у суглобах та м'язах, а також перешкоджають відкладенню солей. Золотий вус, що входить до складу бальзаму є потужним біогенним стимулятором, який посилює дію всіх компонентів, що входять до складу композиції. Хондроїтин сульфат – важлива складова частина хряща, ефективний хондропротектор. Активізує процеси регенерації хряща, підвищує вміст вологи в хрящовій тканині, попереджаючи її висихання, зберігаючи пружність та еластичність. Муміє - потужний біостимулятор, багатий на активні речовини. Уповільнює процес старіння суглоба, прискорює відновлення кісток та суглобів, сприяє зменшенню ломоти, що виникає при змінах погоди. Активні компоненти: масло рижика, пропіленгліколевий екстракт окопника, Д-пантенол, масляні екстракти шабельника, шипшини, шоломника, золотого вуса, лопуха, муміє, ефірна олія чайного дерева, хондроїтин сульфат, мурашиний спирт, сир.ІнструкціяБальзам наноситься круговими рухами протягом 3-5 хвилин до повного вбирання 2-3 десь у день. По можливості забезпечити тепло та спокій. Тривалість застосування 3-5 тижнів.РекомендуєтьсяЯк допоміжний засіб при лікуванні захворювань суглобів: остеохондрозі, радикуліті, артрозі, артриті, подагрі.Протипоказання до застосуванняІндивідуальна непереносимість окремих компонентів, відкриті рани, садна, шкірні захворювання.Запобіжні заходи та особливі вказівкиНе наносити на пошкоджені ділянки шкіри. Перед застосуванням рекомендується проконсультуватися з лікарем.Умови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаБальзам - 1мл. Активні компоненти: екстракт живокосту, масло ши, скипидар, камфору, масло розторопші, ментол, екстракт кори верби, екстракт лопуха, екстракт шабельника, екстракт прополісу, хондроїтину сульфат, глюкозаміну гідрохлорид, масло найолі, масло майорану, масло сосни, вітамін Е адамова коріння. Бальзам у тубі 100 мл.ХарактеристикаБагатокомпонентний натуральний засіб, що надає різнобічну дію за більшості суглобових захворювань.Властивості компонентівЖивокіст стимулює відновлення пошкоджених тканин, знімає набряклість та м'язовий спазм, прискорює процеси відновлення при переломах, розтягненнях та забоях. Скипидар живичний має знеболювальну та протизапальну дію, має сильну подразнюючу дію, посилює кровопостачання тканин у місці нанесення.ІнструкціяНаносити крем-бальзам на чисту шкіру 2-3 десь у день круговими рухами до повного вбирання.РекомендуєтьсяКрем-бальзам Живокіст зі скипидаром рекомендується як допоміжний засіб при лікуванні захворювань суглобів: остеохондрозі, радикуліті, артрозі, артриті, подагрі.Протипоказання до застосуванняІндивідуальна непереносимість окремих компонентів, відкриті рани, садна, шкірні захворювання.Запобіжні заходи та особливі вказівкиНе наносити на пошкоджені ділянки шкіри. Перед застосуванням рекомендується проконсультуватися з лікарем.Умови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаДіосмін (з помаранцю), екстракт виноградних кісточок, гесперидин (з помаранцю), екстракт плодів кінського каштану, желатин, вода, Е171.Характеристикарослинні екстракти, що входять до складу біологічно активної добавки до їжі «Жотикс», мають антиоксидантні, венотонізуючі, протинабрякові, знеболювальні властивості; сприяють зменшенню проникності капілярів. Огляд клінічних випробувань свідчить, що проведені дослідження досить повно висвітлюють можливості рослинних екстрактів, що належать до складу «Жотикс». Вони сприяють зміцненню венозної стінки, зменшують проникність капілярів, підвищують тонус судин. Покращують мікроциркуляцію в навколишніх тканинах, перешкоджають утворенню набряків та тромбів. Надають протизапальну та знеболювальну дію. Поліпшують лімфток. Знімають симптоми хронічної венозної недостатності; відчуття тяжкості в ногах, біль, відчуття втоми ніг. При гострому геморої сприяють зменшенню болю та запалення, скорочують набряк, зменшують кровотечу, зміцнює венозну стінку та зменшує її проникність.РекомендуєтьсяЯк біологічно активну добавку до їжі - джерела проантоціанідинів і гесперидину, що містить есцин і діосмін.Протипоказання до застосуванняІндивідуальна непереносимість компонентів, вагітність, годування груддю.Спосіб застосування та дозиДорослим по 1 капсулі 1 раз на день під час їжі. Тривалість прийому – 1 місяць. За потреби прийом можна повторити.Запобіжні заходи та особливі вказівкиПеред застосуванням рекомендується проконсультуватися з лікарем.Умови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаТаблетки, покриті плівковою оболонкою - 1 табл. Активна речовина: уденафіл – 100 мг; Допоміжні речовини: лактоза – 87,5 мг; крохмаль кукурудзяний – 20 мг; кремнію діоксид колоїдний – 12,5 мг; L-гідроксипропілцелюлоза - 12,5 мг; гідроксипропілцелюлоза-LF - 7,5 мг; тальк – 7,5 мг; магнію стеарат – 2,5 мг; Оболонка плівкова: гідроксипропілметилцелюлоза – 6,9 мг; тальк – 0,022 мг; оксид заліза червоний – 0,0106 мг; оксид заліза жовтий – 0,0266 мг; титану діоксид – 1,0408 мг. Пігулки, покриті плівковою оболонкою, 100 мг. В упаковках контурних осередкових із плівки ПВХ та фольги алюмінієвої друкованої лакованої 1, 2 або 4 шт. У картонній пачці 1 (по 1, 2 або 4 шт.) або 2 (по 1 або 2 шт.) упаковки.Опис лікарської формиТаблетки: покриті плівковою оболонкою світло-рожевого кольору з бежевим відтінком, овальні, з видавленим символом «100» на одному боці та символами у вигляді букв «Z» та «Y», розділеними ризиком, – на іншій. На зламі: білого чи майже білого кольору.Фармакотерапевтична групаПокращує еректильну функцію.ФармакокінетикаПісля прийому внутрішньо уденафіл швидко всмоктується. Tmax у плазмі становить 30-90 хв (в середньому 60 хв). T1/2 становить 12 годин, високе зв'язування уденафілу з білками плазми (93,9%) продовжує період його ефективності до 24 годин після прийому одноразової дози. Прийом їжі з високим вмістом жиру не впливає на всмоктування уденафілу. Прийом алкоголю у кількості 112 мл (у перерахунку на 40% етиловий спирт) у поєднанні з пероральним прийомом уденафілу у дозі 200 мг не впливає на фармакокінетичний профіль уденафілу. Метаболізм Уденафіл здебільшого метаболізується за участю ізоферменту CYP3A4 цитохрому Р450. Виведення У здорових людей загальний кліренс уденафілу становить 755 мл/хв. Після прийому внутрішньо уденафіл виводиться як метаболітів з калом. Уденафіл не накопичується у організмі. При щоденному прийомі здоровими добровольцями уденафілу в дозі 100 та 200 мг на добу протягом 10 днів не було виявлено суттєвих змін його фармакокінетики.ФармакодинамікаУденафіл - селективний оборотний інгібітор специфічної ФДЕ-5, що сприяє метаболізму цГМФ. Уденафіл не має прямої розслаблюючої дії на ізольоване кавернозне тіло, але при сексуальній стимуляції посилює розслаблюючий ефект оксиду азоту за допомогою інгібування ФДЕ-5, відповідальної за розпад цГМФ у кавернозному тілі. Наслідком цього є релаксація гладких м'язів артерій та приплив крові до тканин статевого члена, що викликає ерекцію. Препарат не має ефекту у відсутності сексуального стимулювання. Дослідження in vitro показали, що уденафіл є селективним інгібітором ФДЕ-5. ФДЕ-5 присутній у гладких м'язах кавернозного тіла, у гладких м'язах судин внутрішніх органів, у скелетних м'язах, тромбоцитах, нирках, легенях та мозочку. Уденафіл є в 10000 разів більш потужним інгібітором щодо ФДЕ-5, ніж щодо ФДЕ-1, ФДЕ-2, ФДЕ-3 та ФДЕ-4, які локалізуються в серці, головному мозку, кровоносних судинах, печінці та інших органах. Крім того, уденафіл у 700 разів активніше щодо ФДЕ-5, ніж щодо ФДЕ-6, виявленої в сітківці та відповідальної за сприйняття кольору. Уденафіл не інгібує ФДЕ-11, що обумовлює відсутність випадків міалгії, болю в попереку та проявів тестикулярної токсичності. Уденафіл покращує ерекцію та можливість проведення успішного статевого акту. Дія препарату триває до 24 год. Ефект проявляється вже через 30 хв після прийому препарату за наявності сексуального збудження. Уденафіл у здорових осіб не викликає достовірну зміну сАД та дАТ порівняно з плацебо у положенні лежачи та стоячи (середнє максимальне зниження становить 1,6/0,8 та 0,2/4,6 мм рт. ст. відповідно). Уденафіл не викликає змін розпізнавання кольорів (блакитний/зелений), що пояснюється його низькою спорідненістю з ФДЕ-6. Уденафіл не впливає на гостроту зору, електроретинограму, внутрішньоочний тиск та розмір зіниці. При дослідженні уденафілу у чоловіків не виявлено клінічно значущого впливу препарату на кількість та концентрацію сперми, рухливість та морфологію сперматозоїдів.Показання до застосуванняЛікування порушень ерекції, що характеризуються нездатністю до досягнення або збереження ерекції статевого члена, достатньою для задовільного статевого акту.Протипоказання до застосуванняпідвищена чутливість до будь-якого компонента препарату; одночасний прийом нітратів та інших донаторів оксиду азоту. З обережністю: пацієнти з неконтрольованою артеріальною гіпертензією (АТ більше 170/100 мм рт. ст), гіпотонією (АТ менше 90/50 мм рт. ст.); пацієнти зі спадковими дегенеративними захворюваннями сітківки (включаючи пігментний ретиніт, проліферативну діабетичну ретинопатію); пацієнти, які перенесли протягом останніх 6 місяців інсульт, інфаркт міокарда або аортокоронарне шунтування; пацієнти з тяжкою печінковою або нирковою недостатністю; наявність вродженого синдрому подовження інтервалу QT або збільшення інтервалу QT внаслідок прийому препаратів; схильність до пріапізму; пацієнти з анатомічною деформацією статевого члена; наявність імплантату статевого члена; сексуальна активність у пацієнтів із такими захворюваннями серцево-судинної системи, як нестабільна стенокардія або стенокардія, що виникає під час статевого акту,хронічна серцева недостатність (II–IV функціонального класу за класифікацією NYHA), що розвинулася протягом останніх 6 міс, неконтрольовані порушення серцевого ритму, слід враховувати потенційний ризик розвитку ускладнень; Одночасний прийом уденафілу та БКК, α-адреноблокаторів або інших гіпотензивних засобів може спостерігатися додаткове зниження сАД та дАТ на 7–8 мм рт. ст. Препарат не призначений для застосування віком до 18 років.Вагітність та лактаціяЗа зареєстрованим показанням препарат не призначений для застосування у жінок.Побічна діяПобічні ефекти, що спостерігалися в ході клінічних досліджень уденафілу, залежно від частоти їх виникнення: дуже часто – ≥10%; часто - 1-10%; іноді – 0,1–1%. З боку ССС: дуже часто – припливи крові до обличчя. З боку центральної нервової системи: іноді – запаморочення, ригідність м'язів шиї, парестезія. З боку органу зору: часто – почервоніння очей; іноді - затуманений зір, біль в очах, підвищена сльозотеча. З боку шкіри: іноді - набряк повік, обличчя, кропив'янка. З боку травної системи: часто – диспепсія, дискомфорт у ділянці живота; іноді – нудота, зубний біль, запор, гастрит. З боку дихальної системи: часто – закладеність носа; іноді - задишка, сухість у носі. З боку опорно-рухової системи: іноді періартрит. Організм загалом: часто — біль голови, дискомфорт у грудях, відчуття жару; іноді – біль у грудях, біль у животі, втома, спрага. У процесі постмаркетингових спостережень при застосуванні уденафілу були також описані інші небажані явища: сильне серцебиття, носова кровотеча, шум у вухах, діарея, алергічні реакції (шкірний висип, еритема), тривала ерекція, відчуття загального дискомфорту, відчуття холоду або спека, постуральне кашель.Взаємодія з лікарськими засобамиІнгібітори ізоферменту цитохрому Р450 CYP3A4 (кетоконазол, ітраконазол, ритонавір, індинавір, циметидин, еритроміцин, грейпфрутовий сік) можуть посилити дію уденафілу. Кетоконазол (у дозі 400 мг) підвищує біодоступність і Сmах уденафілу (у дозі 100 мг) практично в 2 рази (212%) та в 0,8 рази (85%) відповідно. Ритонавір та індинавір значно посилюють дію уденафілу. Дексаметазон, рифампін та антиконвульсивні препарати (карбамазепін, фенітоїн та фенобарбітал) можуть прискорити метаболізм уденафілу, тому спільне застосування з вищезазначеними препаратами послаблює дію уденафілу. Спільне застосування уденафілу (30 мг/кг перорально) та нітрогліцерину (2,5 мг/кг одноразово, внутрішньовенно) не показало будь-якого впливу на фармакокінетику уденафілу в експериментальних дослідженнях, однак одночасне використання нітрогліцерину та уденафілу не рекомендується через можливе зниження артеріального тиску. Уденафіл та препарати з групи α-адреноблокаторів є судиннорозширювальними засобами, тому при сумісному прийомі повинні призначатися у мінімальних дозах.Спосіб застосування та дозиВсередину, незалежно від їди. Рекомендована доза препарату – 100 мг, приймають за 30 хв до передбачуваної сексуальної активності. Доза може бути збільшена до 200 мг з урахуванням індивідуальної ефективності та переносимості препарату. Максимальна рекомендована кратність застосування – 1 раз на добу.ПередозуванняСимптоми: при одноразовому прийомі препарату в дозі 400 мг небажані явища були зіставні з тими, що спостерігалися при прийомі уденафілу в нижчих дозах, але зустрічалися частіше. Лікування: симптоматичне. Діаліз не прискорює виведення уденафілу.Запобіжні заходи та особливі вказівкиСексуальна активність має потенційний ризик для пацієнтів із серцево-судинними захворюваннями, тому лікування еректильної дисфункції, у т.ч. з використанням уденафілу не слід проводити у чоловіків із захворюваннями серця, при яких сексуальна активність не рекомендована. Пацієнти з утрудненням відтоку крові з лівого шлуночка (аортальний стеноз) можуть бути чутливішими до дії вазодилататорів, включаючи інгібітори ФДЕ. Незважаючи на відсутність у ході клінічних досліджень випадків пролонгованої ерекції (більше 4 годин) та приапізму (болюча ерекція тривалістю понад 6 годин), такі явища властиві для даного класу препаратів. У разі виникнення ерекції тривалістю понад 4 години (незалежно від наявності больових відчуттів) пацієнти повинні негайно звернутися за медичною допомогою. За відсутності своєчасного лікування приапізм може призвести до необоротного пошкодження еректильної тканини та еректильної функції. У зв'язку з відсутністю клінічних даних про використання уденафілу у пацієнтів віком від 71 року цієї категорії пацієнтів не рекомендується прийом препарату. Не рекомендується використовувати уденафіл у поєднанні з іншими видами лікування еректильної дисфункції. Вплив на здатність керувати транспортними засобами та працювати з технікою. Перед тим, як керувати технікою та транспортними засобами, пацієнти повинні знати, як вони реагують на прийом препарату Зіден®.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаТаблетки, покриті плівковою оболонкою - 1 табл. Активна речовина: уденафіл – 100 мг; Допоміжні речовини: лактоза – 87,5 мг; крохмаль кукурудзяний – 20 мг; кремнію діоксид колоїдний – 12,5 мг; L-гідроксипропілцелюлоза - 12,5 мг; гідроксипропілцелюлоза-LF - 7,5 мг; тальк – 7,5 мг; магнію стеарат – 2,5 мг; Оболонка плівкова: гідроксипропілметилцелюлоза – 6,9 мг; тальк – 0,022 мг; оксид заліза червоний – 0,0106 мг; оксид заліза жовтий – 0,0266 мг; титану діоксид – 1,0408 мг. Пігулки, покриті плівковою оболонкою, 100 мг. В упаковках контурних осередкових із плівки ПВХ та фольги алюмінієвої друкованої лакованої 1, 2 або 4 шт. У картонній пачці 1 (по 1, 2 або 4 шт.) або 2 (по 1 або 2 шт.) упаковки.Опис лікарської формиТаблетки: покриті плівковою оболонкою світло-рожевого кольору з бежевим відтінком, овальні, з видавленим символом «100» на одному боці та символами у вигляді букв «Z» та «Y», розділеними ризиком, – на іншій. На зламі: білого чи майже білого кольору.Фармакотерапевтична групаПокращує еректильну функцію.ФармакокінетикаПісля прийому внутрішньо уденафіл швидко всмоктується. Tmax у плазмі становить 30-90 хв (в середньому 60 хв). T1/2 становить 12 годин, високе зв'язування уденафілу з білками плазми (93,9%) продовжує період його ефективності до 24 годин після прийому одноразової дози. Прийом їжі з високим вмістом жиру не впливає на всмоктування уденафілу. Прийом алкоголю у кількості 112 мл (у перерахунку на 40% етиловий спирт) у поєднанні з пероральним прийомом уденафілу у дозі 200 мг не впливає на фармакокінетичний профіль уденафілу. Метаболізм Уденафіл здебільшого метаболізується за участю ізоферменту CYP3A4 цитохрому Р450. Виведення У здорових людей загальний кліренс уденафілу становить 755 мл/хв. Після прийому внутрішньо уденафіл виводиться як метаболітів з калом. Уденафіл не накопичується у організмі. При щоденному прийомі здоровими добровольцями уденафілу в дозі 100 та 200 мг на добу протягом 10 днів не було виявлено суттєвих змін його фармакокінетики.ФармакодинамікаУденафіл - селективний оборотний інгібітор специфічної ФДЕ-5, що сприяє метаболізму цГМФ. Уденафіл не має прямої розслаблюючої дії на ізольоване кавернозне тіло, але при сексуальній стимуляції посилює розслаблюючий ефект оксиду азоту за допомогою інгібування ФДЕ-5, відповідальної за розпад цГМФ у кавернозному тілі. Наслідком цього є релаксація гладких м'язів артерій та приплив крові до тканин статевого члена, що викликає ерекцію. Препарат не має ефекту у відсутності сексуального стимулювання. Дослідження in vitro показали, що уденафіл є селективним інгібітором ФДЕ-5. ФДЕ-5 присутній у гладких м'язах кавернозного тіла, у гладких м'язах судин внутрішніх органів, у скелетних м'язах, тромбоцитах, нирках, легенях та мозочку. Уденафіл є в 10000 разів більш потужним інгібітором щодо ФДЕ-5, ніж щодо ФДЕ-1, ФДЕ-2, ФДЕ-3 та ФДЕ-4, які локалізуються в серці, головному мозку, кровоносних судинах, печінці та інших органах. Крім того, уденафіл у 700 разів активніше щодо ФДЕ-5, ніж щодо ФДЕ-6, виявленої в сітківці та відповідальної за сприйняття кольору. Уденафіл не інгібує ФДЕ-11, що обумовлює відсутність випадків міалгії, болю в попереку та проявів тестикулярної токсичності. Уденафіл покращує ерекцію та можливість проведення успішного статевого акту. Дія препарату триває до 24 год. Ефект проявляється вже через 30 хв після прийому препарату за наявності сексуального збудження. Уденафіл у здорових осіб не викликає достовірну зміну сАД та дАТ порівняно з плацебо у положенні лежачи та стоячи (середнє максимальне зниження становить 1,6/0,8 та 0,2/4,6 мм рт. ст. відповідно). Уденафіл не викликає змін розпізнавання кольорів (блакитний/зелений), що пояснюється його низькою спорідненістю з ФДЕ-6. Уденафіл не впливає на гостроту зору, електроретинограму, внутрішньоочний тиск та розмір зіниці. При дослідженні уденафілу у чоловіків не виявлено клінічно значущого впливу препарату на кількість та концентрацію сперми, рухливість та морфологію сперматозоїдів.Показання до застосуванняЛікування порушень ерекції, що характеризуються нездатністю до досягнення або збереження ерекції статевого члена, достатньою для задовільного статевого акту.Протипоказання до застосуванняпідвищена чутливість до будь-якого компонента препарату; одночасний прийом нітратів та інших донаторів оксиду азоту. З обережністю: пацієнти з неконтрольованою артеріальною гіпертензією (АТ більше 170/100 мм рт. ст), гіпотонією (АТ менше 90/50 мм рт. ст.); пацієнти зі спадковими дегенеративними захворюваннями сітківки (включаючи пігментний ретиніт, проліферативну діабетичну ретинопатію); пацієнти, які перенесли протягом останніх 6 місяців інсульт, інфаркт міокарда або аортокоронарне шунтування; пацієнти з тяжкою печінковою або нирковою недостатністю; наявність вродженого синдрому подовження інтервалу QT або збільшення інтервалу QT внаслідок прийому препаратів; схильність до пріапізму; пацієнти з анатомічною деформацією статевого члена; наявність імплантату статевого члена; сексуальна активність у пацієнтів із такими захворюваннями серцево-судинної системи, як нестабільна стенокардія або стенокардія, що виникає під час статевого акту,хронічна серцева недостатність (II–IV функціонального класу за класифікацією NYHA), що розвинулася протягом останніх 6 міс, неконтрольовані порушення серцевого ритму, слід враховувати потенційний ризик розвитку ускладнень; Одночасний прийом уденафілу та БКК, α-адреноблокаторів або інших гіпотензивних засобів може спостерігатися додаткове зниження сАД та дАТ на 7–8 мм рт. ст. Препарат не призначений для застосування віком до 18 років.Вагітність та лактаціяЗа зареєстрованим показанням препарат не призначений для застосування у жінок.Побічна діяПобічні ефекти, що спостерігалися в ході клінічних досліджень уденафілу, залежно від частоти їх виникнення: дуже часто – ≥10%; часто - 1-10%; іноді – 0,1–1%. З боку ССС: дуже часто – припливи крові до обличчя. З боку центральної нервової системи: іноді – запаморочення, ригідність м'язів шиї, парестезія. З боку органу зору: часто – почервоніння очей; іноді - затуманений зір, біль в очах, підвищена сльозотеча. З боку шкіри: іноді - набряк повік, обличчя, кропив'янка. З боку травної системи: часто – диспепсія, дискомфорт у ділянці живота; іноді – нудота, зубний біль, запор, гастрит. З боку дихальної системи: часто – закладеність носа; іноді - задишка, сухість у носі. З боку опорно-рухової системи: іноді періартрит. Організм загалом: часто — біль голови, дискомфорт у грудях, відчуття жару; іноді – біль у грудях, біль у животі, втома, спрага. У процесі постмаркетингових спостережень при застосуванні уденафілу були також описані інші небажані явища: сильне серцебиття, носова кровотеча, шум у вухах, діарея, алергічні реакції (шкірний висип, еритема), тривала ерекція, відчуття загального дискомфорту, відчуття холоду або спека, постуральне кашель.Взаємодія з лікарськими засобамиІнгібітори ізоферменту цитохрому Р450 CYP3A4 (кетоконазол, ітраконазол, ритонавір, індинавір, циметидин, еритроміцин, грейпфрутовий сік) можуть посилити дію уденафілу. Кетоконазол (у дозі 400 мг) підвищує біодоступність і Сmах уденафілу (у дозі 100 мг) практично в 2 рази (212%) та в 0,8 рази (85%) відповідно. Ритонавір та індинавір значно посилюють дію уденафілу. Дексаметазон, рифампін та антиконвульсивні препарати (карбамазепін, фенітоїн та фенобарбітал) можуть прискорити метаболізм уденафілу, тому спільне застосування з вищезазначеними препаратами послаблює дію уденафілу. Спільне застосування уденафілу (30 мг/кг перорально) та нітрогліцерину (2,5 мг/кг одноразово, внутрішньовенно) не показало будь-якого впливу на фармакокінетику уденафілу в експериментальних дослідженнях, однак одночасне використання нітрогліцерину та уденафілу не рекомендується через можливе зниження артеріального тиску. Уденафіл та препарати з групи α-адреноблокаторів є судиннорозширювальними засобами, тому при сумісному прийомі повинні призначатися у мінімальних дозах.Спосіб застосування та дозиВсередину, незалежно від їди. Рекомендована доза препарату – 100 мг, приймають за 30 хв до передбачуваної сексуальної активності. Доза може бути збільшена до 200 мг з урахуванням індивідуальної ефективності та переносимості препарату. Максимальна рекомендована кратність застосування – 1 раз на добу.ПередозуванняСимптоми: при одноразовому прийомі препарату в дозі 400 мг небажані явища були зіставні з тими, що спостерігалися при прийомі уденафілу в нижчих дозах, але зустрічалися частіше. Лікування: симптоматичне. Діаліз не прискорює виведення уденафілу.Запобіжні заходи та особливі вказівкиСексуальна активність має потенційний ризик для пацієнтів із серцево-судинними захворюваннями, тому лікування еректильної дисфункції, у т.ч. з використанням уденафілу не слід проводити у чоловіків із захворюваннями серця, при яких сексуальна активність не рекомендована. Пацієнти з утрудненням відтоку крові з лівого шлуночка (аортальний стеноз) можуть бути чутливішими до дії вазодилататорів, включаючи інгібітори ФДЕ. Незважаючи на відсутність у ході клінічних досліджень випадків пролонгованої ерекції (більше 4 годин) та приапізму (болюча ерекція тривалістю понад 6 годин), такі явища властиві для даного класу препаратів. У разі виникнення ерекції тривалістю понад 4 години (незалежно від наявності больових відчуттів) пацієнти повинні негайно звернутися за медичною допомогою. За відсутності своєчасного лікування приапізм може призвести до необоротного пошкодження еректильної тканини та еректильної функції. У зв'язку з відсутністю клінічних даних про використання уденафілу у пацієнтів віком від 71 року цієї категорії пацієнтів не рекомендується прийом препарату. Не рекомендується використовувати уденафіл у поєднанні з іншими видами лікування еректильної дисфункції. Вплив на здатність керувати транспортними засобами та працювати з технікою. Перед тим, як керувати технікою та транспортними засобами, пацієнти повинні знати, як вони реагують на прийом препарату Зіден®.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаОдна таблетка містить: Активна речовина: арипіпразолу фумарат напівфабрикат-гранули – 148,5 мг; активна речовина напівфабрикату-гранул: арипіпразолу фумарат – 11,3 мг; відповідає арипіпразолу – 10 мг. допоміжні речовини напівфабрикату-гранул: лактози моногідрат; крохмаль кукурудзяний; МКЦ; гіпролоза; барвник заліза оксид червоний (Е172); барвник заліза оксид жовтий (Е172); допоміжні речовини: стеарат магнію.Опис лікарської формиТаблетки, 10 мг: капсулоподібні, злегка двоопуклі, світло-рожевого кольору з мармуром і темними вкрапленнями. Пігулки, 10 мг. За 14 табл. у контурній комірковій упаковці з комбінованого матеріалу (плівка ПВХ/плівка полівініліденхлоридна) та фольги алюмінієвої. 2 контурні осередкові упаковки поміщають у пачку з картону.ФармакокінетикаАктивність препарату Зілаксера обумовлена наявністю арипіпразолу. Середній T 1/2 арипіпразолу становить приблизно 75 год. C ss досягається через 14 днів. Кумуляція арипіпразолу при багаторазовому прийомі передбачувана. Показники фармакокінетики арипіпразолу у рівноважному стані пропорційні дозі. Не відмічено добових коливань розподілу арипіпразолу та його метаболіту – дегідроарипіпразолу. Встановлено, що головний метаболіт препарату в плазмі крові людини, дегідроарипіпразол, має таку ж афінність до D 2 - дофамінових рецепторів, як і арипіпразол. Всмоктування. Арипіпразол швидко всмоктується після прийому внутрішньо таблеток препарату Зілаксера , при цьому C max арипіпразолу в плазмі крові досягається через 3-5 годин. Біодоступність таблеток препарату Зілаксера при прийомі внутрішньо становить 87%. Їда не впливає на біодоступність арипіпразолу. Розподіл. Арипіпразол добре розподіляється в тканинах, причому здається V d становить 4,9 л/кг, що говорить про інтенсивний позасудинний розподіл. При терапевтичній концентрації більше 99% арипіпразолу пов'язують із білками сироватки крові, головним чином альбуміном. Метаболізм. Арипіпразол піддається пресистемному метаболізму лише мінімальною мірою. Арипіпразол метаболізується в печінці трьома способами: дегідруванням, гідроксилюванням та N-дезалкілюванням. За даними дослідження in vitro, дегідрування та гідроксилювання арипіпразолу відбувається під дією ізоферментів CYP3A4 та CYP2D6, а N-дезалкілювання каталізується ізоферментом CYP3A4. Арипіпразол є основним компонентом препарату у плазмі крові. При рівноважному стані AUC дегідроарипіпразолу, активного метаболіту, становить приблизно 40% AUCарипіпразолу у плазмі крові. Виведення. Середній T 1/2 арипіпразолу становить близько 75 годин у пацієнтів з високою активністю ізоферменту CYP2D6 та 146 годин – у пацієнтів з низькою його активністю. Після одноразового прийому внутрішньо міченого [ 14 C] арипіпразолу приблизно 27 і 60% радіоактивності визначається в сечі та калі відповідно. Менше 1% незміненого арипіпразолу визначається сечі і приблизно 18% прийнятої дози в незміненому вигляді виводиться через кишечник з жовчю. Загальний кліренс арипіпразолу становить 0,7 мл/хв/кг, головним чином завдяки виведенню печінкою. Особливі групи пацієнтів Пацієнти старшої вікової групи. Вікових відмінностей параметрів фармакокінетики арипіпразолу у дорослих пацієнтів із шизофренією, а також у здорових добровольців не виявлено. Гендерні особливості. Обумовлених статтю відмінностей параметрів фармакокінетики арипіпразолу у дорослих пацієнтів із шизофренією, а також у здорових добровольців не виявлено. Расова приналежність. Клінічно значимих відмінностей фармакокінетики арипіпразолу в залежності від расової приналежності не відзначено. Куріння. Куріння не впливає на фармакокінетику арипіпразолу. Порушення функції нирок. Параметри фармакокінетики арипіпразолу та дегідроарипіпразолу у пацієнтів з тяжкими захворюваннями нирок не відрізняються від таких у здорових добровольців. Порушення функції печінки. Після одноразового прийому арипіпразолу пацієнтами з різним ступенем тяжкості цирозу печінки не було виявлено суттєвого впливу порушення функції печінки на фармакокінетику арипіпразолу та дегідроарипіпразолу. Однак у дослідженні брали участь лише 3 пацієнти з декомпенсованим цирозом печінки (клас С за класифікацією Чайлд-П'ю), у зв'язку з чим неможливо зробити остаточні висновки щодо метаболічної активності печінки у пацієнтів з декомпенсованим цирозом печінки.ФармакодинамікаПередбачається, що терапевтична дія арипіпразолу при шизофренії та біполярному розладі І типу обумовлена поєднанням часткової агоністичної активності щодо D 2 -дофамінових та 5-HT 1a -серотонінових рецепторів та антагоністичної активністю щодо 5-HT 2а -серотонінових рецепторів. Арипіпразол має високу афінність в умовах in vitro до D 2 - і D 3 -дофамінових рецепторів, 5-HT 1a - і 5-HT 2a -серотонінових рецепторів і помірної афінності до D 4 -дофамінових, 5-HT 2c - і 5-HT 7 -серотоніновим, альфа 1 -адренорецепторів і H 1-гістамінових рецепторів. Арипіпразол характеризується також помірною афінністю до ділянок зворотного захоплення серотоніну та відсутністю афінності до мускаринових холінорецепторів. Арипіпразол в експериментах на тваринах виявляв антагонізм щодо дофамінергічної гіперактивності та агонізм щодо дофамінергічної гіпоактивності. Деякі клінічні ефекти арипіпразолу можна пояснити взаємодією з іншими рецепторами, крім дофамінових та серотонінових. Застосування арипіпразолу внутрішньо в дозах від 0,5 до 30 мг один раз на добу у здорових добровольців протягом 2 тижнів призводить до дозозалежного зниження зв'язування 11 C-раклоприду, ліганду D 2 /D 3 - дофамінових рецепторів, з хвостатим ядром та огорожею. даним позитронно-емісійної томографії).Показання до застосуванняшизофренія: гострі напади та підтримуюча терапія; біполярний розлад I типу: маніакальні епізоди та підтримуюча терапія з метою запобігання рецидивам у пацієнтів з біполярним розладом I типу, які недавно перенесли маніакальний або змішаний епізод; доповнення до антидепресивної терапії при великому депресивному розладі.Протипоказання до застосуванняпідвищена чутливість до арипіпразолу або до інших компонентів препарату; дефіцит лактази, непереносимість лактози, синдром глюкозо-галактозної мальабсорбції (оскільки у складі міститься лактоза); період грудного вигодовування; вік до 18 років (ефективність та безпека не встановлені). З обережністю: серцево-судинні захворювання (ішемічна хвороба серця або перенесений інфаркт міокарда, хронічна серцева недостатність або порушення провідності); цереброваскулярні захворювання; стани, що схильні до розвитку артеріальної гіпотензії (дегідратація, гіповолемія, застосування гіпотензивних ЛЗ) у зв'язку з можливістю розвитку ортостатичної гіпотензії; судомні напади або захворювання, при яких можливі судоми, підвищений ризик розвитку гіпертермії (наприклад, інтенсивні фізичні навантаження, перегрівання, застосування м-холіноблокаторів, дегідратація, тому що нейролептики здатні порушувати терморегуляцію); пацієнти з підвищеним ризиком аспіраційної пневмонії через ризик розвитку порушення моторної функції стравоходу та аспірації; ожиріння або цукровий діабет у сімейному анамнезі; пацієнти з високим ризиком суїциду (психотичні захворювання, біполярні розлади, великий депресивний розлад); особи віком 18-24 років у зв'язку з ризиком розвитку суїцидальної поведінки.Вагітність та лактаціяАдекватні та добре контрольовані дослідження у вагітних не проводилися. Невідомо, чи може застосування арипіпразолу у вагітної мати шкідливий вплив на плід або спричинити порушення репродуктивної функції. Відомо, що у новонароджених, матері яких приймали нейролептики протягом III триместру вагітності, у післяпологовому періоді існує ризик розвитку екстрапірамідних розладів та/або синдрому відміни. Вони відзначалися збудження, м'язова гіпертонія чи гіпотонія, тремор, сонливість, респіраторний дистресс-синдром, порушення під час годівлі. Дані симптоми мали різний ступінь тяжкості, іноді вони проходили без лікування, тоді як в інших випадках новонароджені потребували інтенсивної терапії та тривалої госпіталізації. При застосуванні арипіпразолу розвиток у новонароджених подібної симптоматики спостерігався дуже рідко. Слід попередити пацієнток, що вони повинні негайно повідомити лікаря про настання вагітності на фоні лікування, а також інформувати лікаря про заплановану вагітність. Препарат Зілаксера може застосовуватись під час вагітності. Препарат Зілаксера проникає у жіноче грудне молоко. Годування груддю при застосуванні препарату протипоказане.Побічна діяНайбільш поширені небажані реакції (НР), зареєстровані в ході плацебо-контрольованих досліджень, включають акатизію та нудоту, які відзначали більш ніж 3% пацієнтів, які приймали аріпіразол внутрішньо. Класифікація частоти розвитку побічних ефектів, рекомендована ВООЗ: дуже часто ≥1/10; часто від ≥1/100 до <1/10; нечасто від ≥1/1000 до <1/100; рідко від ≥1/10000 до <1/1000; дуже рідко <1/10000; частота невідома - не може бути оцінена на основі наявних даних. У межах кожної групи частоти НР перераховані в порядку зменшення серйозності. Частота НР у ході післяреєстраційного періоду спостереження не може бути визначена, оскільки інформація була отримана із спонтанних повідомлень. Тому частота народження НР класифікована як частота невідома. З боку крові та лімфатичної системи: частота невідома – лейкопенія, нейтропенія, тромбоцитопенія. З боку імунної системи: частота невідома - алергічні реакції (анафілаксія, ангіоневротичний набряк, включаючи припухлість язика, набряк обличчя, свербіж шкіри, кропив'янку). З боку ендокринної системи: нечасто – гіперпролактинемія; частота невідома – діабетична гіперосмолярна кома, діабетичний кетоацидоз, гіперглікемія. З боку обміну речовин та харчування: часто – цукровий діабет; нечасто – гіперглікемія; частота невідома – гіпонатріємія, анорексія, зниження маси тіла, збільшення маси тіла. Порушення психіки: часто - безсоння, тривога, неспокій; нечасто – депресія, гіперсексуальність; частота невідома — спроби суїциду, суїцидальні думки та завершений суїцид (див. «Особливі вказівки»), патологічний потяг до азартних ігор, агресія, збудження, нервозність. З боку нервової системи: часто – акатазія, екстрапірамідні порушення, тремор, головний біль, седація, сонливість, запаморочення; нечасто - пізня дискінезія, дистонія; частота невідома – злоякісний нейролептичний синдром (ЗНС), великий епілептичний напад, серотоніновий синдром, порушення мови. З боку органу зору: часто – нечіткість зору; нечасто – диплопія. З боку серця: нечасто – тахікардія; частота невідома - раптова незрозуміла смерть, шлуночкова тахікардія типу «пірует», подовження інтервалу QT, шлуночкові аритмії, раптова зупинка серця, брадикардія. З боку судин: нечасто – ортостатична гіпотензія; частота невідома - венозна тромбоемболія (включаючи емболію легеневої артерії та тромбоз глибоких вен), артеріальна гіпертензія, непритомність. З боку дихальної системи, органів грудної клітки та середостіння: нечасто – гикавка; частота невідома – аспіраційна пневмонія, ларингоспазм, спазм ротоглотки. З боку шлунково-кишкового тракту: часто – запор, диспепсія, нудота, гіперсекреція слинних залоз, блювання; частота невідома - панкреатит, дисфагія, діарея, дискомфорт у животі та шлунку. З боку печінки та жовчовивідних шляхів: частота невідома – печінкова недостатність, гепатит, жовтяниця, підвищення активності АЛТ, ACT, ГГТ та фосфатази у плазмі крові. З боку шкіри та підшкірних тканин: частота невідома – шкірний висип, реакції фоточутливості, алопеція, підвищене потовиділення. З боку скелетно-м'язової системи та сполучної тканини: частота невідома – рабдоміоліз, міалгія, ригідність м'язів. З боку нирок та сечовивідних шляхів: частота невідома – нетримання сечі, затримка сечі. Вагітність, післяпологові та перинатальні стани: частота невідома – абсистентний наркотичний синдром новонароджених (див. «Застосування при вагітності та годуванні груддю»). З боку статевих органів та молочних залоз: частота невідома – пріапізм. Загальні розлади та порушення у місці введення: часто – підвищена стомлюваність; частота невідома - порушення терморегуляції (наприклад, гіпотермія, піретична реакція), біль у грудях, периферичні набряки. Лабораторні та інструментальні дані: частота невідома - підвищення концентрації глюкози в крові, підвищення рівня глікозильованого Hb, коливання концентрації глюкози крові, підвищення активності КФК. Опис окремих небажаних реакцій Екстрапірамідні симптоми (ЕПС) Шизофренія: у тривалому 52-тижневому контрольованому дослідженні у пацієнтів, які отримували арипіпразол, відзначалася в цілому низька частота ЕПС (25,8%), включаючи паркінсонізм, акатизію, дистонію і дискінезію, у порівнянні з пацієнтами, які отримували галоперидол (57,3 ). У тривалому 26-тижневому плацебо-контрольованому дослідженні частота ЕПС становила 19% у групі арипіпразолу і 13,1% у групі плацебо. В іншому тривалому 26-тижневому контрольованому дослідженні частота ЕПС становила 14,8% у групі арипіпразолу і 15,1% у групі оланзапіну. Маніакальні епізоди та біполярний розлад I типу: у 12-тижневому контрольованому дослідженні частота народження ЕПС становила 23,5% у групі арипіпразолу та 53,3% у групі галоперидолу. В іншому 12-тижневому дослідженні частота ЕПС становила 26,6% у групі арипіпразолу і 17,6% у групі літію. У 26-тижневій підтримуючій фазі тривалого плацебо-контрольованого дослідження частота ЕПС становила 18,2% у групі арипіпразолу і 15,7% у групі плацебо. Акатізія У плацебо-контрольованих дослідженнях частота народження акатизії у пацієнтів з біполярним розладом становила 12,1% у групі арипіпразолу і 3,2% у групі плацебо. У пацієнтів з шизофренією частота народження акатизії становила 6,2% у групі арипіпразолу і 3% у групі плацебо. Дістонія Клас-ефект: у перші дні лікування у чутливих пацієнтів можуть спостерігатися симптоми дистонії, тривалих патологічних скорочень груп м'язів. Симптоми дистонії включають: спазм м'язів шиї, що іноді прогресує до відчуття стиснення в горлі, утруднення ковтання, утруднення дихання та/або протрузії язика. Хоча ці симптоми можуть спостерігатися при низьких дозах, вони зустрічаються частіше і з більшим ступенем виразності при застосуванні більш високих доз високоактивних нейролептиків І покоління. Відзначається підвищений ризик розвитку гострої дистонії у чоловіків та пацієнтів молодого віку. Пролактін У клінічних дослідженнях застосування арипіпразолу за зареєстрованими показаннями та в ході постреєстраційного спостереження відзначалося підвищення та зниження концентрації сироваткового пролактину в порівнянні з вихідними значеннями. Лабораторні показники Порівняння арипіпразолу та плацебо за часткою пацієнтів з потенційно клінічно значущими змінами у стандартних лабораторних та ліпідних показниках не виявили клінічно значимих відмінностей. Підвищення активності КФК у плазмі крові, як правило, короткострокове та безсимптомне, відзначалося у 3,5% пацієнтів, які отримували арипіпразол, та у 2% пацієнтів, які отримували плацебо.Взаємодія з лікарськими засобамиМеханізм дії арипіпразолу пов'язаний із впливом на ЦНС, що необхідно враховувати при одночасному застосуванні з іншими ЛЗ, що мають центральну дію. Маючи антагоністичну дію щодо альфа 1 -адренорецепторів, арипіпразол може посилювати ефект гіпотензивних препаратів. Слід бути обережними при одночасному застосуванні арипіпразолу та лікарських препаратів, що викликають подовження інтервалу QT або порушують електролітний баланс. Арипіпразол не впливає на фармакокінетику та фармакодинаміку варфарину, він не витісняє варфарин у зв'язку з білками плазми крові. Блокатор Н 1,2 -гістамінових рецепторів - фамотидин, що викликає потужне пригнічення секреції соляної кислоти в шлунку - зменшує швидкість всмоктування арипіпразолу, проте це не впливає на клінічний ефект арипіпразолу. Відомі різні шляхи метаболізму арипіпразолу, у т.ч. за участю ізоферментів CYP2D6 та CYP3A4. У дослідженнях у здорових добровольців потужні інгібітори ізоферментів CYP2D6 (хінідин) і CYP3A4 (кетоконазол) впливали на фармакокінетику арипіпразолу, тому слід зменшити дози арипіпразолу при застосуванні його в різних поєднаннях з інгібіторами ізоС3 і С3 . При одночасному застосуванні арипіпразолу та слабких інгібіторів ізоферментів CYP3A4 (дилтіазем, есциталопрам) або CYP2D6 очікується невелике збільшення концентрації арипіпразолу в плазмі крові. У зв'язку з тим, що ізофермент CYP1A не бере участі в метаболізмі арипіпразолу, куріння не впливає на фармакокінетику та клінічний ефект арипіпразолу. При одночасному застосуванні з карбамазепіном,потужним індуктором ізоферменту CYP3A4, метаболізм арипіпразолу посилюється, тому доза арипіпразолу має бути скоригована (див. «Спосіб застосування та дози»). Очікується аналогічна дія і при одночасному застосуванні з іншими потужними індукторами ізоферментів CYP3A4 та CYP2D6. У метаболізмі арипіпразолу в умовах in vitro не беруть участь ізоферменти CYP1A1, CYP1A2, CYP2A6, CYP2B6, CYP2C8, CYP2C9, CYP2C19 і CYP2E1, у зв'язку з чим малоймовірно його взаємодію з препаратами і іншими. Одночасний прийом препаратів літію або вальпроєвої кислоти з 30 мг арипіпразолу не вплинув на фармакокінетику арипіпразолу. У клінічних дослідженнях арипіпразол у дозах 10-30 мг на добу не надавав значного впливу на метаболізм субстратів ізоферментів CYP2D6 (декстрометорфан), CYP2C9(варфарин), CYP2C19 (омепразол, варфарин) та CYP3A4 (.). Крім того, арипіпразол та його основний метаболіт дегідроарипіпразол не змінювали метаболізм за участю ізоферменту CYP1A2 в умовах in vitro. Малоймовірно клінічно значущий вплив арипіпразолу на препарати, що метаболізуються за участю цих ізоферментів. При одночасному застосуванні арипіпразолу (10-30 мг на добу) та ламотриджину (100-400 мг на добу) у пацієнтів з біполярним розладом не було змін фармакокінетики ламотриджину, тому корекція його дози не потрібна. Арипіпразол не впливав на фармакокінетику есциталопраму та венлафаксину у здорових добровольців, тому корекція доз цих препаратів не потрібна при одночасному застосуванні з арипіпразолом. При застосуванні у пацієнтів з великим депресивним розладом арипіпразолу одночасно з флуоксетином (20-40 мг/добу), пароксетином (37,5-50 мг/добу) або сертраліном (2-20 мг/добу) значних змін концентрації антидепресантів у плазмі крові не виявлено. Вживання етанолу під час лікування арипіпразолом може посилювати седативну дію препарату, тому його слід уникати.Спосіб застосування та дозиВсередину, 1 раз на добу, незалежно від їди. Шизофренія Рекомендована початкова доза – 10-15 мг на добу. Підтримуюча доза – зазвичай 15 мг на добу. У клінічних дослідженнях показано ефективність препарату у дозах від 10 до 30 мг на добу. Маніакальні епізоди при біполярному розладі І типу, монотерапія Рекомендована початкова доза – 15 мг на добу. При необхідності корекцію дози проводять з інтервалом щонайменше 24 год. У клінічних дослідженнях продемонстровано ефективність препарату в дозах 15-30 мг на добу при маніакальних епізодах при прийомі протягом 3-12 тижнів. Безпека дози вище 30 мг на добу у клінічних дослідженнях не оцінювалася. При спостереженні за пацієнтами з біполярним розладом І типу, які перенесли маніакальний або змішаний епізод, у яких відзначалася стабілізація симптомів на фоні прийому препарату Зілаксера (15 або 30 мг/добу при початковій дозі 30 мг/добу) протягом 6 тижнів, потім – 6 міс. і далі, протягом 17 місяців - встановлено сприятливий ефект такої підтримуючої терапії. Слід періодично обстежувати пацієнтів визначення необхідності продовження підтримуючої терапії. Додаткова терапія при великому депресивному розладі Як додаткову терапію до лікування антидепресантами рекомендується застосовувати препарат Зілаксера у початковій дозі 5 мг на добу. При необхідності та хорошій переносимості терапії добову дозу препарату Зілаксера можна щотижня збільшувати на 5 мг до максимальної – не більше 15 мг на добу. Тривалість терапії препаратом Зілаксера за всіма зазначеними вище показаннями не встановлена, необхідно регулярно проводити обстеження пацієнта щодо можливості відміни терапії. Пацієнтам із печінковою недостатністю дозу 30 мг призначають з обережністю. Режим дозування при супутній терапії При одночасному застосуванні препарату Зілаксера та потужних інгібіторів ізоферменту CYP3A4 (кетоконазол, кларитроміцин) доза препарату Зілаксера повинна бути зменшена наполовину. Відповідно, при відміні інгібіторів ізоферменту CYP3A4, доза препарату Зілаксера повинна бути збільшена. При одночасному застосуванні препарату Зілаксера та потужних інгібіторів ізоферменту CYP2D6 (хінідин, флуоксетин, пароксетин) доза препарату Зілаксера повинна бути зменшена як мінімум наполовину. Відповідно, при відміні інгібіторів ізоферменту CYP2D6 доза препарату Зілаксера повинна бути збільшена. Препарат Зілаксера слід застосовувати без зміни режиму дозування, якщо він призначений як додаткова терапія пацієнтам з великим депресивним розладом. При одночасному застосуванні препарату Зілаксера та потужних інгібіторів ізоферментів CYP2D6 (хінідин, флуоксетин, пароксетин) та CYP3А4 (кетоконазол, кларитроміцин) доза препарату Зілаксера повинна бути зменшена на 3/4 (тобто до 25% звичайної дози). Відповідно, при відміні інгібіторів ізоферментів CYP2D6 та/або СYP3A4 доза препарату Зілаксера повинна бути збільшена. При одночасному застосуванні препарату Зілаксера та потужних, помірних та слабких інгібіторів ізоферментів CYP2D6 та/або СYP3A4 доза препарату Зілаксера може бути спочатку зменшена на 3/4 (тобто до 25% звичайної дози), а потім збільшена для досягнення оптимального клінічного результату. Для пацієнтів з низькою активністю ізоферменту CYP2D6 доза препарату Зілаксера спочатку повинна бути зменшена наполовину, а потім збільшена для досягнення оптимального клінічного результату. При одночасному застосуванні препарату Зілаксера та потужного інгібітору ізоферменту СYP3A4 у пацієнтів з низькою активністю ізоферменту CYP2D6 доза препарату Зілаксера повинна бути зменшена на 3/4 (тобто до 25% звичайної дози). При одночасному застосуванні препарату Зілаксера та потенційних індукторів ізоферменту CYP3A4 (карбамазепін) доза препарату Зілаксера повинна бути збільшена у 2 рази. Відповідно, при відміні індукторів ізоферменту CYP3A4, доза препарату Зілаксера повинна бути зменшена до 10-15 мг.ПередозуванняУ клінічних дослідженнях описані випадкові або навмисні передозування арипіпразолу з одноразовим прийомом до 1260 мг, які не супроводжувалися летальним кінцем. Симптоми: летаргія, підвищення артеріального тиску, сонливість, тахікардія, непритомність. У госпіталізованих пацієнтів не виявлено клінічно значущих змін основних фізіологічних показників, лабораторних параметрів та ЕКГ. Описано випадки передозування арипіпразолу у дітей (прийом до 195 мг). До потенційно небезпечних симптомів передозування відносяться екстрапірамідні розлади та минуща втрата свідомості. Лікування: контроль за життєво важливими функціями, ЕКГ (для виявлення можливої аритмії), підтримуюча терапія, забезпечення прохідності дихальних шляхів, оксигенація, ефективна вентиляція легень, активоване вугілля, симптоматичне лікування, ретельне медичне спостереження до зникнення симптомів. Даних застосування гемодіалізу при передозуванні арипипразола немає, сприятливий ефект цього методу малоймовірний, т.к. арипіпразол не виводиться нирками у незміненому вигляді та значною мірою пов'язується з білками плазми крові.Умови відпустки з аптекЗа рецептом
Склад, форма випуску та упаковкаОдна таблетка містить: Активна речовина: арипіпразолу фумарат напівфабрикат-гранули – 445,5 мг; активна речовина напівфабрикату-гранул: арипіпразолу фумарат – 33,90 мг; відповідає арипіпразолу – 30 мг. допоміжні речовини напівфабрикату-гранул: лактози моногідрат; крохмаль кукурудзяний; МКЦ; гіпролоза; барвник заліза оксид червоний (Е172); барвник заліза оксид жовтий (Е172); допоміжні речовини: стеарат магнію.Опис лікарської формиТаблетки, 30 мг: круглі, злегка двоопуклі, з фаскою, світло-рожевого кольору з мармуром і темними вкрапленнями. Пігулки 30 мг. За 14 табл. у контурній комірковій упаковці з комбінованого матеріалу (плівка ПВХ/плівка полівініліденхлоридна) та фольги алюмінієвої. 2 контурні осередкові упаковки поміщають у пачку з картону.ФармакокінетикаАктивність препарату Зілаксера обумовлена наявністю арипіпразолу. Середній T 1/2 арипіпразолу становить приблизно 75 год. C ss досягається через 14 днів. Кумуляція арипіпразолу при багаторазовому прийомі передбачувана. Показники фармакокінетики арипіпразолу у рівноважному стані пропорційні дозі. Не відмічено добових коливань розподілу арипіпразолу та його метаболіту – дегідроарипіпразолу. Встановлено, що головний метаболіт препарату в плазмі крові людини, дегідроарипіпразол, має таку ж афінність до D 2 - дофамінових рецепторів, як і арипіпразол. Всмоктування. Арипіпразол швидко всмоктується після прийому внутрішньо таблеток препарату Зілаксера , при цьому C max арипіпразолу в плазмі крові досягається через 3-5 годин. Біодоступність таблеток препарату Зілаксера при прийомі внутрішньо становить 87%. Їда не впливає на біодоступність арипіпразолу. Розподіл. Арипіпразол добре розподіляється в тканинах, причому здається V d становить 4,9 л/кг, що говорить про інтенсивний позасудинний розподіл. При терапевтичній концентрації більше 99% арипіпразолу пов'язують із білками сироватки крові, головним чином альбуміном. Метаболізм. Арипіпразол піддається пресистемному метаболізму лише мінімальною мірою. Арипіпразол метаболізується в печінці трьома способами: дегідруванням, гідроксилюванням та N-дезалкілюванням. За даними дослідження in vitro, дегідрування та гідроксилювання арипіпразолу відбувається під дією ізоферментів CYP3A4 та CYP2D6, а N-дезалкілювання каталізується ізоферментом CYP3A4. Арипіпразол є основним компонентом препарату у плазмі крові. При рівноважному стані AUC дегідроарипіпразолу, активного метаболіту, становить приблизно 40% AUCарипіпразолу у плазмі крові. Виведення. Середній T 1/2 арипіпразолу становить близько 75 годин у пацієнтів з високою активністю ізоферменту CYP2D6 та 146 годин – у пацієнтів з низькою його активністю. Після одноразового прийому внутрішньо міченого [ 14 C] арипіпразолу приблизно 27 і 60% радіоактивності визначається в сечі та калі відповідно. Менше 1% незміненого арипіпразолу визначається сечі і приблизно 18% прийнятої дози в незміненому вигляді виводиться через кишечник з жовчю. Загальний кліренс арипіпразолу становить 0,7 мл/хв/кг, головним чином завдяки виведенню печінкою. Особливі групи пацієнтів Пацієнти старшої вікової групи. Вікових відмінностей параметрів фармакокінетики арипіпразолу у дорослих пацієнтів із шизофренією, а також у здорових добровольців не виявлено. Гендерні особливості. Обумовлених статтю відмінностей параметрів фармакокінетики арипіпразолу у дорослих пацієнтів із шизофренією, а також у здорових добровольців не виявлено. Расова приналежність. Клінічно значимих відмінностей фармакокінетики арипіпразолу в залежності від расової приналежності не відзначено. Куріння. Куріння не впливає на фармакокінетику арипіпразолу. Порушення функції нирок. Параметри фармакокінетики арипіпразолу та дегідроарипіпразолу у пацієнтів з тяжкими захворюваннями нирок не відрізняються від таких у здорових добровольців. Порушення функції печінки. Після одноразового прийому арипіпразолу пацієнтами з різним ступенем тяжкості цирозу печінки не було виявлено суттєвого впливу порушення функції печінки на фармакокінетику арипіпразолу та дегідроарипіпразолу. Однак у дослідженні брали участь лише 3 пацієнти з декомпенсованим цирозом печінки (клас С за класифікацією Чайлд-П'ю), у зв'язку з чим неможливо зробити остаточні висновки щодо метаболічної активності печінки у пацієнтів з декомпенсованим цирозом печінки.ФармакодинамікаПередбачається, що терапевтична дія арипіпразолу при шизофренії та біполярному розладі І типу обумовлена поєднанням часткової агоністичної активності щодо D 2 -дофамінових та 5-HT 1a -серотонінових рецепторів та антагоністичної активністю щодо 5-HT 2а -серотонінових рецепторів. Арипіпразол має високу афінність в умовах in vitro до D 2 - і D 3 -дофамінових рецепторів, 5-HT 1a - і 5-HT 2a -серотонінових рецепторів і помірної афінності до D 4 -дофамінових, 5-HT 2c - і 5-HT 7 -серотоніновим, альфа 1 -адренорецепторів і H 1-гістамінових рецепторів. Арипіпразол характеризується також помірною афінністю до ділянок зворотного захоплення серотоніну та відсутністю афінності до мускаринових холінорецепторів. Арипіпразол в експериментах на тваринах виявляв антагонізм щодо дофамінергічної гіперактивності та агонізм щодо дофамінергічної гіпоактивності. Деякі клінічні ефекти арипіпразолу можна пояснити взаємодією з іншими рецепторами, крім дофамінових та серотонінових. Застосування арипіпразолу внутрішньо в дозах від 0,5 до 30 мг один раз на добу у здорових добровольців протягом 2 тижнів призводить до дозозалежного зниження зв'язування 11 C-раклоприду, ліганду D 2 /D 3 - дофамінових рецепторів, з хвостатим ядром та огорожею. даним позитронно-емісійної томографії).Показання до застосуванняшизофренія: гострі напади та підтримуюча терапія; біполярний розлад I типу: маніакальні епізоди та підтримуюча терапія з метою запобігання рецидивам у пацієнтів з біполярним розладом I типу, які недавно перенесли маніакальний або змішаний епізод; доповнення до антидепресивної терапії при великому депресивному розладі.Протипоказання до застосуванняпідвищена чутливість до арипіпразолу або до інших компонентів препарату; дефіцит лактази, непереносимість лактози, синдром глюкозо-галактозної мальабсорбції (оскільки у складі міститься лактоза); період грудного вигодовування; вік до 18 років (ефективність та безпека не встановлені). З обережністю: серцево-судинні захворювання (ішемічна хвороба серця або перенесений інфаркт міокарда, хронічна серцева недостатність або порушення провідності); цереброваскулярні захворювання; стани, що схильні до розвитку артеріальної гіпотензії (дегідратація, гіповолемія, застосування гіпотензивних ЛЗ) у зв'язку з можливістю розвитку ортостатичної гіпотензії; судомні напади або захворювання, при яких можливі судоми, підвищений ризик розвитку гіпертермії (наприклад, інтенсивні фізичні навантаження, перегрівання, застосування м-холіноблокаторів, дегідратація, тому що нейролептики здатні порушувати терморегуляцію); пацієнти з підвищеним ризиком аспіраційної пневмонії через ризик розвитку порушення моторної функції стравоходу та аспірації; ожиріння або цукровий діабет у сімейному анамнезі; пацієнти з високим ризиком суїциду (психотичні захворювання, біполярні розлади, великий депресивний розлад); особи віком 18-24 років у зв'язку з ризиком розвитку суїцидальної поведінки.Вагітність та лактаціяАдекватні та добре контрольовані дослідження у вагітних не проводилися. Невідомо, чи може застосування арипіпразолу у вагітної мати шкідливий вплив на плід або спричинити порушення репродуктивної функції. Відомо, що у новонароджених, матері яких приймали нейролептики протягом III триместру вагітності, у післяпологовому періоді існує ризик розвитку екстрапірамідних розладів та/або синдрому відміни. Вони відзначалися збудження, м'язова гіпертонія чи гіпотонія, тремор, сонливість, респіраторний дистресс-синдром, порушення під час годівлі. Дані симптоми мали різний ступінь тяжкості, іноді вони проходили без лікування, тоді як в інших випадках новонароджені потребували інтенсивної терапії та тривалої госпіталізації. При застосуванні арипіпразолу розвиток у новонароджених подібної симптоматики спостерігався дуже рідко. Слід попередити пацієнток, що вони повинні негайно повідомити лікаря про настання вагітності на фоні лікування, а також інформувати лікаря про заплановану вагітність. Препарат Зілаксера може застосовуватись під час вагітності. Препарат Зілаксера проникає у жіноче грудне молоко. Годування груддю при застосуванні препарату протипоказане.Побічна діяНайбільш поширені небажані реакції (НР), зареєстровані в ході плацебо-контрольованих досліджень, включають акатизію та нудоту, які відзначали більш ніж 3% пацієнтів, які приймали аріпіразол внутрішньо. Класифікація частоти розвитку побічних ефектів, рекомендована ВООЗ: дуже часто ≥1/10; часто від ≥1/100 до <1/10; нечасто від ≥1/1000 до <1/100; рідко від ≥1/10000 до <1/1000; дуже рідко <1/10000; частота невідома - не може бути оцінена на основі наявних даних. У межах кожної групи частоти НР перераховані в порядку зменшення серйозності. Частота НР у ході післяреєстраційного періоду спостереження не може бути визначена, оскільки інформація була отримана із спонтанних повідомлень. Тому частота народження НР класифікована як частота невідома. З боку крові та лімфатичної системи: частота невідома – лейкопенія, нейтропенія, тромбоцитопенія. З боку імунної системи: частота невідома - алергічні реакції (анафілаксія, ангіоневротичний набряк, включаючи припухлість язика, набряк обличчя, свербіж шкіри, кропив'янку). З боку ендокринної системи: нечасто – гіперпролактинемія; частота невідома – діабетична гіперосмолярна кома, діабетичний кетоацидоз, гіперглікемія. З боку обміну речовин та харчування: часто – цукровий діабет; нечасто – гіперглікемія; частота невідома – гіпонатріємія, анорексія, зниження маси тіла, збільшення маси тіла. Порушення психіки: часто - безсоння, тривога, неспокій; нечасто – депресія, гіперсексуальність; частота невідома — спроби суїциду, суїцидальні думки та завершений суїцид (див. «Особливі вказівки»), патологічний потяг до азартних ігор, агресія, збудження, нервозність. З боку нервової системи: часто – акатазія, екстрапірамідні порушення, тремор, головний біль, седація, сонливість, запаморочення; нечасто - пізня дискінезія, дистонія; частота невідома – злоякісний нейролептичний синдром (ЗНС), великий епілептичний напад, серотоніновий синдром, порушення мови. З боку органу зору: часто – нечіткість зору; нечасто – диплопія. З боку серця: нечасто – тахікардія; частота невідома - раптова незрозуміла смерть, шлуночкова тахікардія типу «пірует», подовження інтервалу QT, шлуночкові аритмії, раптова зупинка серця, брадикардія. З боку судин: нечасто – ортостатична гіпотензія; частота невідома - венозна тромбоемболія (включаючи емболію легеневої артерії та тромбоз глибоких вен), артеріальна гіпертензія, непритомність. З боку дихальної системи, органів грудної клітки та середостіння: нечасто – гикавка; частота невідома – аспіраційна пневмонія, ларингоспазм, спазм ротоглотки. З боку шлунково-кишкового тракту: часто – запор, диспепсія, нудота, гіперсекреція слинних залоз, блювання; частота невідома - панкреатит, дисфагія, діарея, дискомфорт у животі та шлунку. З боку печінки та жовчовивідних шляхів: частота невідома – печінкова недостатність, гепатит, жовтяниця, підвищення активності АЛТ, ACT, ГГТ та фосфатази у плазмі крові. З боку шкіри та підшкірних тканин: частота невідома – шкірний висип, реакції фоточутливості, алопеція, підвищене потовиділення. З боку скелетно-м'язової системи та сполучної тканини: частота невідома – рабдоміоліз, міалгія, ригідність м'язів. З боку нирок та сечовивідних шляхів: частота невідома – нетримання сечі, затримка сечі. Вагітність, післяпологові та перинатальні стани: частота невідома – абсистентний наркотичний синдром новонароджених (див. «Застосування при вагітності та годуванні груддю»). З боку статевих органів та молочних залоз: частота невідома – пріапізм. Загальні розлади та порушення у місці введення: часто – підвищена стомлюваність; частота невідома - порушення терморегуляції (наприклад, гіпотермія, піретична реакція), біль у грудях, периферичні набряки. Лабораторні та інструментальні дані: частота невідома - підвищення концентрації глюкози в крові, підвищення рівня глікозильованого Hb, коливання концентрації глюкози крові, підвищення активності КФК. Опис окремих небажаних реакцій Екстрапірамідні симптоми (ЕПС) Шизофренія: у тривалому 52-тижневому контрольованому дослідженні у пацієнтів, які отримували арипіпразол, відзначалася в цілому низька частота ЕПС (25,8%), включаючи паркінсонізм, акатизію, дистонію і дискінезію, у порівнянні з пацієнтами, які отримували галоперидол (57,3 ). У тривалому 26-тижневому плацебо-контрольованому дослідженні частота ЕПС становила 19% у групі арипіпразолу і 13,1% у групі плацебо. В іншому тривалому 26-тижневому контрольованому дослідженні частота ЕПС становила 14,8% у групі арипіпразолу і 15,1% у групі оланзапіну. Маніакальні епізоди та біполярний розлад I типу: у 12-тижневому контрольованому дослідженні частота народження ЕПС становила 23,5% у групі арипіпразолу та 53,3% у групі галоперидолу. В іншому 12-тижневому дослідженні частота ЕПС становила 26,6% у групі арипіпразолу і 17,6% у групі літію. У 26-тижневій підтримуючій фазі тривалого плацебо-контрольованого дослідження частота ЕПС становила 18,2% у групі арипіпразолу і 15,7% у групі плацебо. Акатізія У плацебо-контрольованих дослідженнях частота народження акатизії у пацієнтів з біполярним розладом становила 12,1% у групі арипіпразолу і 3,2% у групі плацебо. У пацієнтів з шизофренією частота народження акатизії становила 6,2% у групі арипіпразолу і 3% у групі плацебо. Дістонія Клас-ефект: у перші дні лікування у чутливих пацієнтів можуть спостерігатися симптоми дистонії, тривалих патологічних скорочень груп м'язів. Симптоми дистонії включають: спазм м'язів шиї, що іноді прогресує до відчуття стиснення в горлі, утруднення ковтання, утруднення дихання та/або протрузії язика. Хоча ці симптоми можуть спостерігатися при низьких дозах, вони зустрічаються частіше і з більшим ступенем виразності при застосуванні більш високих доз високоактивних нейролептиків І покоління. Відзначається підвищений ризик розвитку гострої дистонії у чоловіків та пацієнтів молодого віку. Пролактін У клінічних дослідженнях застосування арипіпразолу за зареєстрованими показаннями та в ході постреєстраційного спостереження відзначалося підвищення та зниження концентрації сироваткового пролактину в порівнянні з вихідними значеннями. Лабораторні показники Порівняння арипіпразолу та плацебо за часткою пацієнтів з потенційно клінічно значущими змінами у стандартних лабораторних та ліпідних показниках не виявили клінічно значимих відмінностей. Підвищення активності КФК у плазмі крові, як правило, короткострокове та безсимптомне, відзначалося у 3,5% пацієнтів, які отримували арипіпразол, та у 2% пацієнтів, які отримували плацебо.Взаємодія з лікарськими засобамиМеханізм дії арипіпразолу пов'язаний із впливом на ЦНС, що необхідно враховувати при одночасному застосуванні з іншими ЛЗ, що мають центральну дію. Маючи антагоністичну дію щодо альфа 1 -адренорецепторів, арипіпразол може посилювати ефект гіпотензивних препаратів. Слід бути обережними при одночасному застосуванні арипіпразолу та лікарських препаратів, що викликають подовження інтервалу QT або порушують електролітний баланс. Арипіпразол не впливає на фармакокінетику та фармакодинаміку варфарину, він не витісняє варфарин у зв'язку з білками плазми крові. Блокатор Н 1,2 -гістамінових рецепторів - фамотидин, що викликає потужне пригнічення секреції соляної кислоти в шлунку - зменшує швидкість всмоктування арипіпразолу, проте це не впливає на клінічний ефект арипіпразолу. Відомі різні шляхи метаболізму арипіпразолу, у т.ч. за участю ізоферментів CYP2D6 та CYP3A4. У дослідженнях у здорових добровольців потужні інгібітори ізоферментів CYP2D6 (хінідин) і CYP3A4 (кетоконазол) впливали на фармакокінетику арипіпразолу, тому слід зменшити дози арипіпразолу при застосуванні його в різних поєднаннях з інгібіторами ізоС3 і С3 . При одночасному застосуванні арипіпразолу та слабких інгібіторів ізоферментів CYP3A4 (дилтіазем, есциталопрам) або CYP2D6 очікується невелике збільшення концентрації арипіпразолу в плазмі крові. У зв'язку з тим, що ізофермент CYP1A не бере участі в метаболізмі арипіпразолу, куріння не впливає на фармакокінетику та клінічний ефект арипіпразолу. При одночасному застосуванні з карбамазепіном,потужним індуктором ізоферменту CYP3A4, метаболізм арипіпразолу посилюється, тому доза арипіпразолу має бути скоригована (див. «Спосіб застосування та дози»). Очікується аналогічна дія і при одночасному застосуванні з іншими потужними індукторами ізоферментів CYP3A4 та CYP2D6. У метаболізмі арипіпразолу в умовах in vitro не беруть участь ізоферменти CYP1A1, CYP1A2, CYP2A6, CYP2B6, CYP2C8, CYP2C9, CYP2C19 і CYP2E1, у зв'язку з чим малоймовірно його взаємодію з препаратами і іншими. Одночасний прийом препаратів літію або вальпроєвої кислоти з 30 мг арипіпразолу не вплинув на фармакокінетику арипіпразолу. У клінічних дослідженнях арипіпразол у дозах 10-30 мг на добу не надавав значного впливу на метаболізм субстратів ізоферментів CYP2D6 (декстрометорфан), CYP2C9(варфарин), CYP2C19 (омепразол, варфарин) та CYP3A4 (.). Крім того, арипіпразол та його основний метаболіт дегідроарипіпразол не змінювали метаболізм за участю ізоферменту CYP1A2 в умовах in vitro. Малоймовірно клінічно значущий вплив арипіпразолу на препарати, що метаболізуються за участю цих ізоферментів. При одночасному застосуванні арипіпразолу (10-30 мг на добу) та ламотриджину (100-400 мг на добу) у пацієнтів з біполярним розладом не було змін фармакокінетики ламотриджину, тому корекція його дози не потрібна. Арипіпразол не впливав на фармакокінетику есциталопраму та венлафаксину у здорових добровольців, тому корекція доз цих препаратів не потрібна при одночасному застосуванні з арипіпразолом. При застосуванні у пацієнтів з великим депресивним розладом арипіпразолу одночасно з флуоксетином (20-40 мг/добу), пароксетином (37,5-50 мг/добу) або сертраліном (2-20 мг/добу) значних змін концентрації антидепресантів у плазмі крові не виявлено. Вживання етанолу під час лікування арипіпразолом може посилювати седативну дію препарату, тому його слід уникати.Спосіб застосування та дозиВсередину, 1 раз на добу, незалежно від їди. Шизофренія Рекомендована початкова доза – 10-15 мг на добу. Підтримуюча доза – зазвичай 15 мг на добу. У клінічних дослідженнях показано ефективність препарату у дозах від 10 до 30 мг на добу. Маніакальні епізоди при біполярному розладі І типу, монотерапія Рекомендована початкова доза – 15 мг на добу. При необхідності корекцію дози проводять з інтервалом щонайменше 24 год. У клінічних дослідженнях продемонстровано ефективність препарату в дозах 15-30 мг на добу при маніакальних епізодах при прийомі протягом 3-12 тижнів. Безпека дози вище 30 мг на добу у клінічних дослідженнях не оцінювалася. При спостереженні за пацієнтами з біполярним розладом І типу, які перенесли маніакальний або змішаний епізод, у яких відзначалася стабілізація симптомів на фоні прийому препарату Зілаксера (15 або 30 мг/добу при початковій дозі 30 мг/добу) протягом 6 тижнів, потім – 6 міс. і далі, протягом 17 місяців - встановлено сприятливий ефект такої підтримуючої терапії. Слід періодично обстежувати пацієнтів визначення необхідності продовження підтримуючої терапії. Додаткова терапія при великому депресивному розладі Як додаткову терапію до лікування антидепресантами рекомендується застосовувати препарат Зілаксера у початковій дозі 5 мг на добу. При необхідності та хорошій переносимості терапії добову дозу препарату Зілаксера можна щотижня збільшувати на 5 мг до максимальної – не більше 15 мг на добу. Тривалість терапії препаратом Зілаксера за всіма зазначеними вище показаннями не встановлена, необхідно регулярно проводити обстеження пацієнта щодо можливості відміни терапії. Пацієнтам із печінковою недостатністю дозу 30 мг призначають з обережністю. Режим дозування при супутній терапії При одночасному застосуванні препарату Зілаксера та потужних інгібіторів ізоферменту CYP3A4 (кетоконазол, кларитроміцин) доза препарату Зілаксера повинна бути зменшена наполовину. Відповідно, при відміні інгібіторів ізоферменту CYP3A4, доза препарату Зілаксера повинна бути збільшена. При одночасному застосуванні препарату Зілаксера та потужних інгібіторів ізоферменту CYP2D6 (хінідин, флуоксетин, пароксетин) доза препарату Зілаксера повинна бути зменшена як мінімум наполовину. Відповідно, при відміні інгібіторів ізоферменту CYP2D6 доза препарату Зілаксера повинна бути збільшена. Препарат Зілаксера слід застосовувати без зміни режиму дозування, якщо він призначений як додаткова терапія пацієнтам з великим депресивним розладом. При одночасному застосуванні препарату Зілаксера та потужних інгібіторів ізоферментів CYP2D6 (хінідин, флуоксетин, пароксетин) та CYP3А4 (кетоконазол, кларитроміцин) доза препарату Зілаксера повинна бути зменшена на 3/4 (тобто до 25% звичайної дози). Відповідно, при відміні інгібіторів ізоферментів CYP2D6 та/або СYP3A4 доза препарату Зілаксера повинна бути збільшена. При одночасному застосуванні препарату Зілаксера та потужних, помірних та слабких інгібіторів ізоферментів CYP2D6 та/або СYP3A4 доза препарату Зілаксера може бути спочатку зменшена на 3/4 (тобто до 25% звичайної дози), а потім збільшена для досягнення оптимального клінічного результату. Для пацієнтів з низькою активністю ізоферменту CYP2D6 доза препарату Зілаксера спочатку повинна бути зменшена наполовину, а потім збільшена для досягнення оптимального клінічного результату. При одночасному застосуванні препарату Зілаксера та потужного інгібітору ізоферменту СYP3A4 у пацієнтів з низькою активністю ізоферменту CYP2D6 доза препарату Зілаксера повинна бути зменшена на 3/4 (тобто до 25% звичайної дози). При одночасному застосуванні препарату Зілаксера та потенційних індукторів ізоферменту CYP3A4 (карбамазепін) доза препарату Зілаксера повинна бути збільшена у 2 рази. Відповідно, при відміні індукторів ізоферменту CYP3A4, доза препарату Зілаксера повинна бути зменшена до 10-15 мг.ПередозуванняУ клінічних дослідженнях описані випадкові або навмисні передозування арипіпразолу з одноразовим прийомом до 1260 мг, які не супроводжувалися летальним кінцем. Симптоми: летаргія, підвищення артеріального тиску, сонливість, тахікардія, непритомність. У госпіталізованих пацієнтів не виявлено клінічно значущих змін основних фізіологічних показників, лабораторних параметрів та ЕКГ. Описано випадки передозування арипіпразолу у дітей (прийом до 195 мг). До потенційно небезпечних симптомів передозування відносяться екстрапірамідні розлади та минуща втрата свідомості. Лікування: контроль за життєво важливими функціями, ЕКГ (для виявлення можливої аритмії), підтримуюча терапія, забезпечення прохідності дихальних шляхів, оксигенація, ефективна вентиляція легень, активоване вугілля, симптоматичне лікування, ретельне медичне спостереження до зникнення симптомів. Даних застосування гемодіалізу при передозуванні арипипразола немає, сприятливий ефект цього методу малоймовірний, т.к. арипіпразол не виводиться нирками у незміненому вигляді та значною мірою пов'язується з білками плазми крові.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. активна речовина: клопідогрел гідросульфат 97,875 мг, у перерахунку на клопідогрел 75,000 мг; допоміжні речовини: лактоза, безводна 108,125 мг, целюлоза мікрокристалічна 30,00 мг, крохмаль прежелатинізований 12,00 мг, макрогол 6000 8,00 мг, рицинова олія, гідрогенізована 4,00 мг; оболонка: гіпромелоза 6ср 5,60 мг, титану діоксид (Е171) 1,46 мг, тальк 0,50 мг, барвник заліза оксид червоний (Е 172) 0,04 мг, пропіленгліколь 0,40 мг. По 7 або 10 таблеток у контурну коміркову упаковку (блістер) із комбінованого матеріалу. OPA/AL/PVC (поліамід/ фольга алюмінієва /полівінілхлорид) та фольги алюмінієвої друкованої лакованої. По 2, 4, 8 або 12 контурних упаковок (блістерів) по 7 таблеток разом з інструкцією із застосування поміщають у пачку з картону. По 3 або 9 контурних упаковок (блістерів) по 10 таблеток разом з інструкцією із застосування поміщають у пачку з картону.Опис лікарської формиКруглі, злегка двоопуклі таблетки, покриті плівковою оболонкою рожевого кольору. *Вигляд на поперечному розрізі: біла або майже біла шорстка маса з плівковою оболонкою рожевого кольору.Фармакотерапевтична групаАнтиагрегантний засіб.ФармакокінетикаВсмоктування Після одноразового та повторного прийому внутрішньо у дозі 75 мг на добу клопідогрел швидко всмоктується. Середні значення максимальної концентрації (Сmах) незміненого клопідогрелу в плазмі крові (2,2-2,5 нг/мл після прийому внутрішньо разової дози 75 мг) досягаються приблизно через 45 хвилин. За даними вивчення екскреції нирками метаболітів клопідогрелу ступінь всмоктування становить приблизно 50%. Розподіл Клопідогрел і його основний циркулюючий у плазмі неактивний метаболіт оборотно зв'язуються з білками плазми крові людини в умовах in vitro (98% і 94% відповідно). Цей зв'язок ненасичений у широкому діапазоні концентрацій. Метаболізм Клопідогрел активно метаболізується у печінці. В умовах in vitro та in vivo клопідогрел метаболізується двома шляхами: перший – опосередковується естеразами та призводить до гідролізу з утворенням неактивного метаболіту – похідного карбоксильної кислоти (85% від циркулюючих метаболітів), а інший – каталізується різними ізоферментами цитохрому Р45. Спочатку клопідогрел перетворюється до проміжного метаболіту - 2-оксо-клопідогрелу. Подальший метаболізм 2-оксо-клопідогрелу призводить до утворення активного метаболіту клопідогрелу – тіолового похідного клопідогрелу. В умовах in vitro цей шлях опосередковується ізоферментами CYP3A4, CYP2C19, CYP1A2 та CYP2B6. Активний тіоловий метаболіт клопідогрелу, виділений в умовах in vitro, швидко та незворотно взаємодіє з рецепторами тромбоцитів, блокуючи їх агрегацію. Стах активного метаболіту в плазмі крові після прийому навантажувальної дози (300 мг) клопідогрелу вдвічі перевищує Смах після 4-х денного застосування клопідогрелу в підтримуючій дозі (75 мг на добу). Стах у плазмі крові досягається приблизно через 30-60 хвилин після прийому препарату. Виведення Після прийому внутрішньо 14С-міченого клопідогрелу приблизно 50% загальної радіоактивності виводиться нирками і приблизно 46% - кишечником протягом 120 годин після дозування. Після одноразового прийому внутрішньо клопідогрелу в дозі 75 мг період напіввиведення (Т1/2) становить приблизно 6 год. Т1/2 основного циркулюючого в плазмі крові неактивного метаболіту після одноразового та повторного застосування становить 8 год. Фармакогенетика Ізофермент CYP2C19 бере участь в освіті як активного метаболіту, так і проміжного метаболіту - 2-оксо-клопідогрелу. Фармакокінетика та антиагрегантна дія активного метаболіту клопідогрелу, а також результати оцінки агрегації тромбоцитів в умовах ex vivo відрізняються залежно від генотипу ізоферменту CYP2C19. Алель гена ізоферменту CYP2C19*1 відповідає повністю функціональному метаболізму, тоді як алелі генів ізоферментів CYP2C19*2 та CYP2C19*3 є нефункціональними. Алелі генів ізоферментів CYP2C19*2 та CYP2C19*3 є причиною зниження метаболізму у більшості представників європеоїдної (85%) та монголоїдної (99%) рас. Інші алелі, пов'язані з відсутністю або зниженням метаболізму, зустрічаються рідше і включають, але не обмежуються алелями генів ізоферментів CYP2C19*4, *5, *6, *7 та *8. Пацієнти з низькою активністю ізоферменту CYP2C19 повинні мати дві зазначені вище алелі гена з втратою функції. За даними опублікованих досліджень частота генотипів з низькою активністю ізоферменту CYP2C19, що супроводжуються зниженням метаболізму, становить приблизно 2% у представників європеоїдної раси, 4% - у осіб негроїдної раси та 14% - у осіб монголоїдної раси. Існують випробування, що дозволяють визначити генотип ізоферменту CYP2C19. За даними дослідження та мета-аналізу, в які включали людей з дуже високою, високою, проміжною та низькою активністю ізоферменту CYP2C19, достовірна різниця експозиції активного метаболіту та середнього ступеня інгібування АДФ-індукованої агрегації тромбоцитів у добровольців з дуже високою, високою та проміжною активністю. CYP2C19 була відсутня.У добровольців із низькою активністю цього ізоферменту експозиція активного метаболіту знизилася порівняно з такою у добровольців із високою активністю ізоферменту CYP2C19. При застосуванні клопідогрелу в дозах 600 мг навантажувальна доза/150 мг підтримуюча доза (600 мг/150 мг) у пацієнтів з низьким метаболізмом експозиція активного метаболіту була вищою, ніж при застосуванні схеми лікування 300 мг/75 мг. Крім того, ступінь інгібування агрегації тромбоцитів була подібною до такої в групах пацієнтів з високою активністю ізоферменту CYP2C19, які отримували клопідогрел за схемою 300 мг/75 мг. Однак схема дозування клопідогрелу у групі пацієнтів з низькою активністю ізоферменту CYP2C19 не визначена у дослідженнях, що передбачали вивчення клінічних результатів. Проведені досі клінічні дослідження мали недостатній обсяг вибірки для виявлення відмінностей у клінічному результаті у пацієнтів з низькою активністю ізоферменту CYP2C19. Фармакокінетика спеціальних груп пацієнтів Фармакокінетика активного метаболіту клопідогрелу в спеціальних групах пацієнтів (пацієнти похилого віку, діти, пацієнти з порушенням функції нирок та печінки) не вивчена. Пацієнти похилого віку У добровольців похилого віку (старше 75 років) порівняно з молодими добровольцями відмінностей за показниками агрегації тромбоцитів та часу кровотечі не виявили. Корекції дози у пацієнтів похилого віку не потрібні. Порушення функції нирок Після повторного застосування клопідогрелу в дозі 75 мг на добу у пацієнтів з тяжким порушенням функції нирок (КК 5-15 мл/хв) рівень інгібування АДФ-індукованої агрегації тромбоцитів нижчий на 25%, ніж у здорових добровольців. Однак ступінь подовження часу кровотечі була подібною до здорових добровольців, які отримували клопідогрел у дозі 75 мг на добу. Порушення функції печінки Після застосування клопідогрелу в дозі 75 мг на добу протягом 10 днів у пацієнтів з тяжким порушенням функції печінки ступінь інгібування АДФ-індукованої агрегації тромбоцитів та середній показник подовження часу кровотечі були порівняні зі здоровими добровольцями. Етнічні особливості Поширеність алелей генів ізоферменту CYP2C19, що асоціюються з проміжним або зниженим метаболізмом, відрізняється у представників різних расових/етнічних груп. Є обмежені літературні дані, що дозволяють оцінити значення генотипування ізоферменту CYP2C19 на клінічні наслідки для пацієнтів монголоїдної раси.ФармакодинамікаКлопідогрел – це проліки, один з активних метаболітів якого є інгібітором агрегації тромбоцитів. Активний метаболіт клопідогрелу селективно інгібує зв'язування аденозин дифосфату (АДФ) з P2YI2 рецепторами тромбоцитів та подальшу АДФ-опосередковану активацію глікопротеїнового GPIIb/IIIа комплексу, що призводить до інгібування агрегації тромбоцитів. Пригнічення агрегації тромбоцитів є необоротним і продовжується протягом усього життєвого циклу клітин (приблизно 7-10 днів), тому швидкість відновлення нормальної функції тромбоцитів відповідає швидкості їхнього оновлення. Агрегація тромбоцитів, індукована іншими агоністами, крім АДФ, також пригнічується внаслідок блокади посиленої активації тромбоцитів під дією АДФ. Активний метаболіт утворюється під дією ізоферментів CYP450, деякі з яких можуть відрізнятися поліморфізмом або можуть інгібуватися під дією інших лікарських засобів, тому адекватне пригнічення агрегації тромбоцитів відзначається не у всіх пацієнтів. При лікуванні клопідогрелом у дозі 75 мг на добу з першого дня терапії відзначається значне пригнічення АДФ-індукованої агрегації тромбоцитів, яке поступово збільшується протягом 3-7 днів і потім виходить на постійний рівень (при досягненні рівноважного стану). У рівноважному стані ступінь пригнічення агрегації тромбоцитів при застосуванні клопідогрелу в дозі 75 мг на добу, в середньому, становила від 40% до 60%. Після припинення прийому клопідогрелу агрегація тромбоцитів та час кровотечі поступово поверталися до вихідних значень, у середньому, протягом 5 днів. Клопідогрел дозволяє запобігти розвитку атеротромботичних ускладнень у пацієнтів з атеросклеротичним ураженням судин будь-якої локалізації, особливо з ураженням церебральних, коронарних або периферичних артерій.Показання до застосуванняПрофілактика атеротромботичних ускладнень: у дорослих пацієнтів з інфарктом міокарда (давністю від декількох днів до 35 днів), з ішемічним інсультом (давністю від 7 днів до 6 місяців) або з діагностованою оклюзійною хворобою периферичних артерій; у дорослих пацієнтів з гострим коронарним синдромом: без підйому сегмента ST (нестабільна стенокардія або інфаркт міокарда без зубця Q), включаючи пацієнтів, яким проведено стентування при черезшкірному коронарному втручанні, у комбінації з ацетилсаліциловою кислотою; з підйомом сегмента ST (гострий інфаркт міокарда) при медикаментозному лікуванні та можливості проведення тромболітичної терапії, у комбінації з ацетилсаліциловою кислотою. Профілактика атеротромботичних та тромбоемболічних ускладнень, включаючи інсульт, при фібриляції передсердь (миготливої аритмії) Дорослі пацієнти з фібриляцією передсердь (миготливою аритмією), які мають, як мінімум, один фактор ризику судинних ускладнень, не можуть приймати непрямі антикоагулянти та мають низький ризик розвитку кровотеч (у комбінації з ацетилсаліциловою кислотою).Протипоказання до застосуванняПідвищена чутливість до клопідогрелу або будь-яких допоміжних речовин, що входять до складу препарату; тяжке порушення функції печінки; гостра кровотеча, наприклад кровотеча з виразки або внутрішньочерепний крововилив; дефіцит лактази, непереносимість лактози, синдром глюкозо-галактозної мальабсорбції; вагітність та період грудного вигодовування; діти до 18 років (безпека та ефективність не встановлені). З обережністю: Помірні порушення функції печінки зі схильністю до кровотечі (обмежений досвід застосування); порушення функції нирок (обмежений досвід застосування); патологічні стани, що підвищують ризик розвитку кровотечі (зокрема травма, хірургічні втручання); захворювання, при яких є схильність до розвитку кровотеч (особливо шлунково-кишкових та внутрішньоочних); одночасне застосування з нестероїдними протизапальними препаратами (НПЗП), включаючи інгібітори циклооксигенази – 2 (ЦОГ-2); одночасне застосування варфарину, гепарину або інгібіторів глікопротеїну IIb/IIIa; пацієнти з низькою активністю ізоферменту CYP2C19 (при застосуванні клопідогрелу в рекомендованих дозах утворюється менше активного метаболіту клопідогрелу і слабше виражена його антиагрегантна дія; тому при застосуванні клопідогрелу в рекомендованих дозах при гострому коронарному синдромі , ніж у пацієнтів із нормальною активністю ізоферменту CYP2C19); гіперчутливість до інших тієнопіридінів (наприклад, тиклопідин, прасугрель).Вагітність та лактаціяОскільки клінічних даних про застосування клопідогрелу під час вагітності відсутні, препарат не рекомендується застосовувати при вагітності. Дослідження на тваринах не виявили прямого або непрямого несприятливого впливу на вагітність, розвиток ембріона/плода, перебіг пологів або постнатальний розвиток. У дослідженнях на тваринах було доведено, що клопідогрел та/або його метаболіти екскретуються у грудне молоко. Тому, при необхідності терапії клопідогрелом рекомендується припинити грудне вигодовування.Побічна діяБезпека клопідогрелу була досліджена у пацієнтів, які отримували терапію клопідогрелом протягом 1 року або більше. Безпека застосування клопідогрелу в дозі 75 мг на добу була порівнянна з такою при застосуванні ацетилсаліцилової кислоти в дозі 325 мг на добу незалежно від віку, статі та расової приналежності. Нижче наведено небажані реакції, що спостерігалися в клінічних дослідженнях. Крім того, вказані спонтанні повідомлення про небажані реакції. У клінічних дослідженнях та постмаркетинговому спостереженні клопідогрелу найчастіше повідомлялося про розвиток кровотеч, головним чином, протягом першого місяця терапії. Класифікація частоти розвитку побічних ефектів Всесвітньої організації охорони здоров'я: дуже часто ≥1/10; часто від ≥1/100 до 1/10000 до Порушення з боку крові та лімфатичної системи: нечасто: тромбоцитопенія, лейкопенія, еозинофілія; рідко: нейтропенія, включаючи випадки тяжкої нейтропенії; дуже рідко: тромботична тромбоцитопенічна пурпура, апластична анемія, панцитопенія, агранулоцитоз, тяжка тромбоцитопенія, гранулоцитопенія, анемія. Порушення з боку імунної системи: дуже рідко: сироваткова хвороба, анафілактоїдні реакції; частота невідома: перехресно-реактивна гіперчутливість на тієнопіридини (наприклад, тиклопідин, прасугрел). Порушення психіки: дуже рідко: сплутаність свідомості, галюцинації. Порушення з боку нервової системи: нечасто: внутрішньочерепний крововилив (було повідомлено про декілька випадків з летальним результатом), головний біль, запаморочення та парестезія; дуже рідко: порушення смакового сприйняття. Порушення з боку органу зору: нечасто: крововилив в очне яблуко (у кон'юнктиву, тканини та сітківку ока). Порушення з боку органу слуху та лабіринтні порушення: рідко: вертиго. Порушення з боку судин часто: гематома; дуже рідко: серйозна кровотеча з операційної рани, васкуліт, зниження артеріального тиску. Порушення з боку дихальної системи, органів грудної клітки та середостіння: часто: носова кровотеча; дуже рідко: кровотеча з дихальних шляхів (кровохаркання, легенева кровотеча), бронхоспазм, інтерстиціальний пневмоніт. Порушення з боку шлунково-кишкового тракту: часто: шлунково-кишкова кровотеча, діарея, біль у животі, диспепсія; нечасто: виразка шлунка та дванадцятипалої кишки, гастрит, блювання, нудота, запор, здуття живота; рідко: заочеревинний крововилив; дуже рідко: шлунково-кишковий та заочеревинний крововилив з летальним результатом, панкреатит, коліт (у тому числі виразковий коліт або лімфоцитарний коліт), стоматит. Порушення з боку печінки та жовчовивідних шляхів: дуже рідко: гепатит, гостра печінкова недостатність, відхилення від норми показників функції печінки. Порушення з боку шкіри та підшкірних тканин: часто: підшкірні синці; нечасто: шкірний висип, свербіж шкіри, пурпура (підшкірні крововиливи); дуже рідко: бульозний дерматит (токсичний епідермальний некроліз, синдром Стівенса-Джонсона, мультиформна еритема), ангіоневротичний набряк, еритематозний висип, кропив'янка, екзема та плоский лишай; частота невідома: лікарсько-індукований синдром гіперчутливості, лікарський висип з еозинофілією та системними симптомами (DRESS-синдром). Порушення з боку скелетно-м'язової та сполучної тканини: дуже рідко: крововилив у м'язи та суглоби (гемартроз), артралгія, артрит, міалгія. Порушення з боку нирок та сечовивідних шляхів: нечасто: гематурія; дуже рідко: гломерулонефрит, збільшення концентрації креатиніну у сироватці крові. Загальні розлади та порушення у місці введення: часто: кровотеча з місця пунктування судин; дуже рідко: пропасниця. Лабораторні та інструментальні дані: часто: подовження часу кровотечі, зменшення кількості нейтрофілів, зменшення кількості тромбоцитів.Взаємодія з лікарськими засобамиАнтикоагулянти для прийому внутрішньо: одночасний прийом клопідогрелу та антикоагулянтів для прийому внутрішньо може збільшити інтенсивність кровотеч, у зв'язку з чим застосування цієї комбінації не рекомендується. Застосування клопідогрелу в дозі 75 мг на добу не змінює фармакокінетику варфарину (субстрату ізоферменту CYP2C9) або міжнародне нормалізоване відношення (МНО) у пацієнтів, які тривалий час отримують лікування варфарином. Однак одночасне застосування з варфарином збільшує ризик розвитку кровотечі у зв'язку з його незалежним додатковим впливом на згортання крові. Тому слід дотримуватися обережності при одночасному застосуванні варфарину та клопідогрелу. Інгібітори глікопротеїну IIb/IIIа: одночасне застосування клопідогрелу та інгібіторів глікопротеїну IIb/IIIа потребує обережності у пацієнтів з підвищеним ризиком кровотеч (при травмах, хірургічних втручаннях або інших патологічних станах) (див. розділ "Особливі вказівки"). Ацетилсаліцилова кислота: ацетилсаліцилова кислота не впливає на спричинене клопідогрелом інгібування агрегації тромбоцитів, індуковане АДФ, але клопідогрел потенціює дію ацетилсаліцилової кислоти на колаген-індуковану агрегацію. Тим не менш, одночасний прийом 500 мг ацетилсаліцилової кислоти двічі на добу протягом одного дня суттєво не подовжує часу кровотечі, що викликається прийомом клопідогрелу. Фармакодинамічна взаємодія між клопідогрелом та ацетилсаліциловою кислотою, можливо, і призводить до підвищення ризику кровотеч. Враховуючи це, слід дотримуватися обережності при одночасному прийомі цих препаратів, хоча у клінічних дослідженнях пацієнти приймали комбіновану терапію клопідогрелом та ацетилсаліцилової кислотою протягом одного року. Гепарин: за даними клінічного дослідження у здорових осіб при прийомі клопідогрелу не потрібно зміни дози гепарину, а також не змінювалася антикоагулянтна дія гепарину. Одночасне застосування гепарину не впливало на пригнічення агрегації тромбоцитів клопідогрелом. Можлива фармакодинамічна взаємодія між клопідогрелом та гепарином, що призводить до збільшення ризику розвитку кровотечі. Тому одночасне застосування цих препаратів потребує обережності. Тромболітики: безпека одночасного застосування клопідогрелу, фібринспецифічних або фібриннеспецифічних тромболітиків та гепарину оцінювалася у пацієнтів із гострим інфарктом міокарда. Частота розвитку клінічно значущих кровотеч виявилася порівнянна з такою частотою при одночасному застосуванні тромболитиков, гепарину з ацетилсаліциловою кислотою. Нестероїдні протизапальні препарати (НПЗП): за даними клінічного дослідження за участю здорових добровольців одночасне застосування клопідогрелу та напроксену збільшувало приховані шлунково-кишкові кровотечі. Тим не менш, через відсутність досліджень щодо взаємодії з іншими нестероїдними протизапальними засобами в даний час, не відомо чи підвищується ризик розвитку шлунково-кишкових кровотеч при застосуванні разом з іншими нестероїдними протизапальними засобами. Тому одночасну терапію НПЗЗ, включаючи інгібітори ЦОГ-2, та клопідогрелу слід проводити з обережністю (див. розділ "Особливі вказівки"). Інгібітори ізоферменту CYP2C19: клопідогрел метаболізується до утворення свого активного метаболіту частково під дією ізоферменту CYP2C19. Тому препарати, що інгібують цей ізофермент, можуть спричинити зниження концентрації активного метаболіту клопідогрелу. Клінічне значення цієї взаємодії невідоме. Слід уникати одночасного застосування із потужними або помірними інгібіторами ізоферменту CYP2C19. До інгібіторів ізоферменту CYP2C19 відносяться: омепразол та езомепразол, флувоксамін, флуоксетин, моклобемід, вориконазол, флуконазол, тиклопідин, ципрофлоксацин, циметидин, карбамазепін, окскарбазепін та хлорамфен. Інгібітори протонної помпи: застосування омепразолу в дозі 80 мг один раз на добу одночасно з клопідогрелом або з 12-годинною перервою між прийомом двох препаратів зменшило значення системної експозиції (AUC) активного метаболіту клопідогрелу на 45% (після прийому навантажувальної дози клопі0) (Після прийому підтримуючої дози клопідогрелу). Зменшення AUC активного метаболіту клопідогрелу пов'язане зі зниженням ступеня інгібування агрегації тромбоцитів (39% – після прийому навантажувальної дози клопідогрелу та 21% – після прийому підтримуючої дози клопідогрелу). Передбачається аналогічна взаємодія клопідогрелу з езомепразолом.У спостережних та клінічних дослідженнях зареєстровані суперечливі дані про клінічні прояви з боку серцево-судинної системи щодо даної фармакокінетичної/фармакодинамічної взаємодії. Слід уникати одночасного застосування з омепразолом або езомепразолом. До інгібіторів протонної помпи з мінімальною інгібуючою дією на ізофермент CYP2C19 відносяться: пантопразол та лансопразол. При одночасному застосуванні пантопразолу в дозі 80 мг один раз на добу спостерігалося зниження концентрації активного метаболіту клопідогрелу в плазмі крові на 20% (після прийому навантажувальної дози клопідогрелу) та на 14% (після прийому підтримуючої дози клопідогрелу). Це супроводжувалося зменшенням ступеня інгібування агрегації тромбоцитів у середньому на 15% та 11% відповідно. Тому одночасне застосування клопідогрелу з пантопразолом можливе. Інші лікарські препарати При вивченні фармакодинамічної та фармакокінетичної взаємодії клопідогрелу та інших лікарських препаратів виявлено наступне: при одночасному застосуванні клопідогрелу з атенололом та/або ніфедипіном, клінічно значущої фармакодинамічної взаємодії не виявлено; фармакодинамічна активність клопідогрелу суттєво не змінювалася при одночасному застосуванні з фенобарбіталом, циметидином або естрогенами; фармакокінетика дигоксину або теофіліну не змінювалася; антацидні засоби не впливають на рівень всмоктування клопідогрелу; фенітоїн та толбутамід можуть безпечно застосовуватися одночасно з клопідогрелом. Малоймовірно, що клопідогрел може впливати на метаболізм інших лікарських препаратів, таких як фенітоїн і толбутамід, а також нестероїдні протизапальні засоби, які метаболізуються під дією ізоферменту CYP2C9; діуретики, бета-адреноблокатори, інгібітори ангіотензинперетворюючого ферменту (АПФ), блокатори "повільних" кальцієвих каналів, гіполіпідемічні засоби, коронарні вазодилататори, гіпоглікемічні засоби (в т. ч. інсулін), протиепілептичні засоби, значних небажаних взаємодій.Спосіб застосування та дозиВсередину, незалежно від їди, один раз на добу. Дорослі та пацієнти похилого віку з нормальною активністю ізоферменту CYP2C19 Інфаркт міокарда, ішемічний інсульт або діагностована оклюзійна хвороба периферичних артерій. Препарат Зілт приймається в дозі 75 мг (1 таблетка) один раз на добу. Гострий коронарний синдром без підйому сегмента ST (нестабільна стенокардія чи інфаркт міокарда без зубця Q) Лікування препаратом Зілт® має бути розпочато з одноразового прийому навантажувальної дози (300 мг), а потім продовжено прийомом дози 75 мг один раз на добу (у поєднанні з ацетилсаліциловою кислотою у дозах 75-325 мг на добу). Оскільки застосування більш високих доз ацетилсаліцилової кислоти пов'язане з великим ризиком кровотеч, доза ацетилсаліцилової кислоти, що рекомендується, не повинна перевищувати 100 мг. Максимальний сприятливий ефект спостерігається до 3 місяця лікування. Оптимальної тривалості лікування при цьому показанні офіційно не визначено. Результати клінічних досліджень підтверджують доцільність прийому клопідогрелу до 12 місяців після розвитку гострого коронарного синдрому без підйому сегмента ST. Гострий коронарний синдром з підйомом сегмента ST (гострий інфаркт міокарда) при медикаментозному лікуванні та можливості проведення тромболітичної терапії у комбінації з ацетилсаліциловою кислотою. Препарат Зілт® слід приймати у дозі 75 мг (1 таблетка) один раз на добу, починаючи з навантажувальної дози, у комбінації з ацетилсаліциловою кислотою у поєднанні або без тромболітиків. Для пацієнтів віком понад 75 років лікування препаратом Зілт® повинно здійснюватися без використання навантажувальної дози. Комбіновану терапію починають якомога раніше після появи симптомів і продовжують протягом принаймні 4-х тижнів. Ефективність комбінованої терапії клопідогрелом та ацетилсаліцилової кислоти тривалістю понад 4 тижні у таких пацієнтів не вивчалася. Фібриляція передсердь (миготлива аритмія) Препарат Зілт призначають у дозі 75 мг один раз на добу. У комбінації з клопідогрелом слід розпочати терапію і потім продовжити прийом ацетилсаліцилової кислоти в дозі 75-100 мг на добу. Якщо пацієнт пропустив прийом чергової дози: якщо пройшло менше 12 годин після пропуску прийому чергової дози, слід негайно прийняти пропущену дозу препарату Зілт®, а потім наступну дозу приймати у звичайний час; якщо пройшло більше 12 годин після пропуску прийому чергової дози, слід прийняти наступну дозу у звичайний час; при цьому не слід подвоювати дозу. Дорослі та пацієнти похилого віку з генетично обумовленою зниженою активністю ізоферменту CYP2C19 Низька активність ізоферменту CYP2C19 асоціюється із зменшенням антиагрегантної дії клопідогрелу. Застосування препарату Зілт у більш високих дозах (навантажувальна доза 600 мг, потім 150 мг один раз на добу) у пацієнтів з низькою активністю ізоферменту CYP2C19 призводить до посилення антиагрегантної дії клопідогрелу. Однак у клінічних дослідженнях з вивчення клінічних результатів не встановлено оптимального режиму дозування клопідогрелу у пацієнтів зі зниженим метаболізмом унаслідок генетично обумовленої низької активності ізоферменту CYP2C19. Особливі групи пацієнтів Пацієнти похилого віку У добровольців похилого віку (старше 75 років) порівняно з молодими добровольцями відмінностей за показниками агрегації тромбоцитів та часу кровотечі не виявили. Корекції дози у пацієнтів похилого віку не потрібні. Порушення функції нирок Після повторного застосування клопідогрелу в дозі 75 мг на добу у пацієнтів з тяжким порушенням функції нирок (КК 5-15 мл/хв) рівень інгібування АДФ-індукованої агрегації тромбоцитів нижчий на 25%, ніж у здорових добровольців. Однак ступінь подовження часу кровотечі була подібною до здорових добровольців, які отримували клопідогрел у дозі 75 мг на добу. Переносимість препарату у всіх пацієнтів була хорошою. Порушення функції печінки Після застосування клопідогрелу в дозі 75 мг на добу протягом 10 днів у пацієнтів з тяжким порушенням функції печінки ступінь інгібування АДФ-індукованої агрегації тромбоцитів та середній показник подовження часу кровотечі були порівняні зі здоровими добровольцями. Етнічні особливості Поширеність алелей генів ізоферменту CYP2C19, що асоціюються з проміжним або зниженим метаболізмом, відрізняється у представників різних расових/етнічних груп. Є обмежені літературні дані, що дозволяють оцінити значення генотипування ізоферменту CYP2C19 на клінічні наслідки для пацієнтів монголоїдної раси. Гендерні ефекти При порівнянні фармакодинамічних властивостей клопідогрелу у чоловіків та жінок, у жінок спостерігалося менше інгібування АДФ-індукованої агрегації тромбоцитів, але відмінностей у подовженні часу кровотечі не було. При порівнянні клопідогрелу з ацетилсаліцилової кислотою у пацієнтів з ризиком розвитку ішемічних ускладнень частота клінічних результатів, інших побічних дій та відхилень від норми клініко-лабораторних показників була однаковою як у чоловіків, так і у жінок.ПередозуванняСимптоми: передозування клопідогрелу може призвести до подовження часу кровотечі та розвитку геморагічних ускладнень. За наявності кровотеч потрібна адекватна терапія. Лікування: при появі кровотечі потрібне проведення відповідних лікувальних заходів. Якщо потрібна швидка корекція подовженого часу кровотечі, рекомендується проведення переливання тромбоцитарної маси. Антидот клопідогрелу не встановлено.Запобіжні заходи та особливі вказівкиПід час лікування клопідогрелом, особливо в перші тижні та/або після інвазивних кардіологічних процедур/хірургічних втручань, необхідно вести ретельне спостереження за пацієнтами, щоб унеможливити ознаки кровотечі (у тому числі прихованої). Враховуючи ризик розвитку кровотеч та гематологічних небажаних явищ (див. розділ "Побічна дія"), при появі клінічних симптомів можливої кровотечі під час лікування необхідно негайно виконати клінічний аналіз крові з визначенням активованого часткового тромбопластинового часу (АЧТВ), показників функції тромбоцитів, кількості тромбоцитів та провести інші необхідні дослідження. Клопідогрел подовжує час кровотечі, тому його необхідно застосовувати з обережністю у пацієнтів з підвищеним ризиком розвитку кровотеч, пов'язаних з травмою, хірургічним втручанням та іншими патологічними станами або захворюваннями, при яких є схильність до розвитку кровотеч (особливо шлунково-кишкових або внутрішньоочних). , що отримують ацетилсаліцилову кислоту, НПЗП, включаючи інгібітори ЦОГ-2, гепарин та інгібітори глікопротеїну IIb/IIIа Одночасне застосування клопідогрелу з варфарином може збільшити ризик кровотечі (див. розділ "Взаємодія з іншими лікарськими засобами"). Тому слід дотримуватися обережності при одночасному застосуванні варфарину та клопідогрелу. Якщо пацієнту проводиться планове хірургічне втручання, а антитромбоцитарний ефект небажаний, то клопідогрел слід відмінити за 5-7 днів до операції. Пацієнта слід інформувати про те, що при прийомі клопідогрелу (у вигляді монотерапії або в комбінації з ацетилсаліциловою кислотою) для зупинки кровотечі може знадобитися більше часу. Пацієнти повинні повідомити лікаря про кожен випадок незвичного (по локалізації або тривалості) кровотечі. Необхідно також інформувати лікаря про прийом клопідогрелу, якщо пацієнт має оперативне втручання (включаючи стоматологічне) або перед початком прийому нового лікарського препарату. Дуже рідко на тлі застосування клопідогрелу (іноді навіть нетривалого) відзначалися випадки розвитку тромботичної тромбоцитопенічної пурпури. Стан характеризується тромбоцитопенією та мікроангіопатичною гемолітичною анемією, асоційованою з неврологічними порушеннями, порушенням функції нирок та лихоманкою. Тромботична тромбоцитопенічна пурпура - потенційно загрозливий для життя стан, що вимагає негайного лікування, включаючи плазмаферез. Під час лікування необхідно контролювати функцію печінки. При тяжкому порушенні функції печінки слід пам'ятати про ризик розвитку геморагічного діатезу. Прийом клопідогрелу не рекомендується пацієнтам з гострим ішемічним інсультом давністю менше 7 днів (відсутні дані щодо застосування у такому стані). Перехресно-реактивна гіперчутливість Пацієнти повинні бути обстежені на виявлення гіперчутливості до інших тіенопіридинів (наприклад, тиклопідин, прасугрел), оскільки відомо про перехресно-реактивну гіперчутливість між тіенопіридинами (див. розділ "Побічна дія"). Пацієнти з гіперчутливістю до інших тіенопіридинів в анамнезі повинні знаходитися під ретельним наглядом з метою виявлення ознак гіперчутливості до клопідогрелу під час терапії. Спеціальна інформація щодо допоміжних речовин Препарат Зілт не слід приймати пацієнтам з дефіцитом лактази, непереносимістю лактози, синдромом глюкозо-галактозної мальабсорбції, т.к. містить лактозу. Препарат Зілт містить касторову олію гідрогенізовану, яка може викликати у пацієнтів розлад шлунка та діарею. Вплив на здатність до керування автотранспортом та управління механізмами Препарат Зілт не впливає на здатність керувати автотранспортом або заняття іншими потенційно небезпечними видами діяльності.Умови відпустки з аптекЗа рецептомВідео на цю тему