Хиты продаж
748,00 грн
658,00 грн
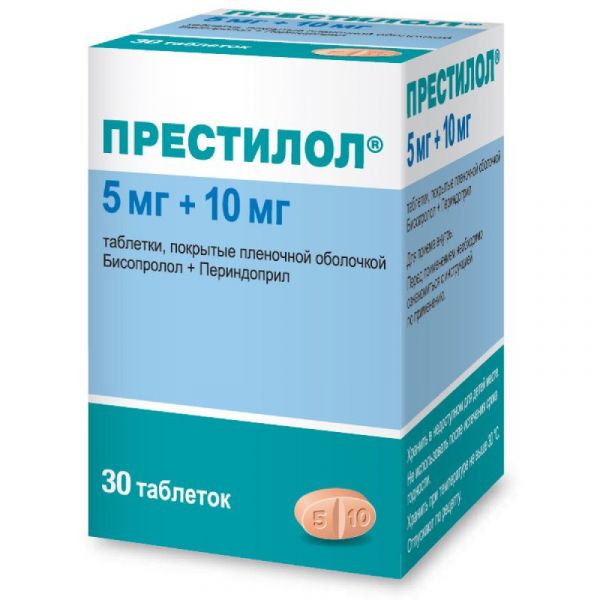
Склад, форма випуску та упаковкаПігулки - 1 таб. Активні речовини: бісопрололу фумарат 5 мг, що відповідає вмісту бісопрололу 4.24 мг, периндоприлу аргінін 10 мг, що відповідає вмісту периндоприлу 6.79 мг; Допоміжні речовини: целюлоза мікрокристалічна - 60 мг, кальцію карбонат - 61.857 мг, крохмаль прежелатинізований - 35.673 мг, карбоксиметилкрохмаль натрію - 1.8 мг, натрію кроскармеллозу - 3.6 мг, кремній колоїдний 3; оболонка: гліцерол - 0.27216 мг, гіпромеллоза - 4.523904 мг, макрогол 6000 - 0.288864 мг, магнію стеарат - 0.27216 мг, титану діоксид - 0.749619 мг, фарба заліза 00 0000000000000000000000000000003 30 шт. - флакони поліпропіленові з дозатором (1) - пачки картонні з контролем першого розтину.Опис лікарської формиТаблетки, покриті плівковою оболонкою оранжево-рожевого кольору, довгасті, двоопуклі, з роздільною ризиком, з гравіюванням "5/10" на одному боці та гравіюванням на іншій стороні.Фармакотерапевтична групаБісопролол. Бісопролол являє собою високоселективний блокатор β1-адренорецепторів, що не володіє стимулюючою та відповідною мембраностабілізуючою дією. Він виявляє лише незначну спорідненість до β2-адренорецепторів гладких м'язів бронхів та судин, а також до β2-адренорецепторів, що беруть участь у метаболічній регуляції. Таким чином, бісопролол загалом не впливає на опір дихальних шляхів та метаболічні процеси, у яких беруть участь β2-адренорецептори. Виборча дія бісопрололу на β1-адренорецептори зберігається за межами діапазону терапевтичних доз. Периндопріл. Периндоприл - інгібітор ферменту, що перетворює ангіотензин I на ангіотензин II (інгібітор АПФ). АПФ, або кіназа II, є екзопептидазою, яка здійснює як перетворення ангіотензину I на судинозвужувальну речовину ангіотензин II, так і розпад брадикініну, що має судинорозширювальну дію, до неактивного гептапептиду. Інгібування АПФ призводить до зниження концентрації ангіотензину II у плазмі крові, що спричиняє збільшення активності реніну плазми крові (за механізмом "негативного зворотного зв'язку") та зменшення секреції альдостерону. Оскільки АПФ інактивує брадикінін, пригнічення АПФ супроводжується підвищенням активності як циркулюючої, так і тканинної калікреїн-кінінової системи, при цьому також активується система простагландинів. Можливо, що цей ефект є частиною механізму антигіпертензивної дії інгібіторів АПФ та механізму розвитку деяких побічних ефектів (наприклад, кашлю). Периндоприл має терапевтичну дію завдяки активному метаболіту периндоприлату. Інші метаболіти не мають інгібуючої дії на АПФ in vitro.ФармакокінетикаШвидкість та ступінь всмоктування бісопрололу та периндоприлу у складі препарату Престилол не має істотних відмінностей від фармакокінетики бісопрололу та периндоприлу при їх прийомі окремо у вигляді монотерапії. Бісопролол. Всмоктування. Бісопролол майже повністю (більше 90%) всмоктується із ШКТ. Зважаючи на незначний метаболізм при "першому проходженні" через печінку (приблизно 10%), його біодоступність після прийому внутрішньо становить приблизно 90%. Розподіл. Vd дорівнює 3.5 л/кг. Зв'язування бісопрололу з білками плазми становить приблизно 30%. Метаболізм та виведення. Бісопролол виводиться із організму двома шляхами. 50% піддається метаболізму в печінці з утворенням неактивних метаболітів, які потім виводяться нирками. 50%, що залишилися, виводяться нирками в незміненій формі. Загальний кліренс становить приблизно 15 л/годину. T1/2 із плазми становить 10-12 годин, що забезпечує збереження ефекту протягом 24 годин після прийому 1 раз на добу. Спеціальні групи пацієнтів. Фармакокінетика бісопрололу має лінійний характер і не залежить від віку. Оскільки виведення відбувається через нирки та печінку рівною мірою, корекція дози для пацієнтів з порушеннями функції печінки або нирковою недостатністю не потрібна. Фармакокінетика у пацієнтів з ХСН та порушеннями функції печінки або нирок не вивчалась. У пацієнтів з ХСН III ФК за класифікацією NYHA концентрація бісопрололу в плазмі крові вища, і T1/2 має більшу тривалість порівняно з аналогічними показниками у здорових добровольців. Cmax у плазмі у рівноважному стані становить 64±21 нг/мл при прийомі добової дози 10 мг, а T1/2 становить 17±5 год. Периндопріл. Всмоктування. При прийомі периндоприл швидко всмоктується, Cmax у плазмі крові досягається протягом 1 години. T1/2 із плазми крові становить 1 год. Лінійність. Було показано, що залежність між дозою периндоприлу та концентрацією його у плазмі крові має лінійний характер. Розподіл. Vd вільного периндоприлату становить приблизно 0,2 л/кг. Зв'язок периндоприлату з білками плазми крові, головним чином, з АПФ, становить 20% і має дозозалежний характер. Метаболізм. Периндоприл є проліками. 27% від загальної кількості прийнятого внутрішньо периндоприлу надходить у кровотік у вигляді активного метаболіту периндоприлату. Крім активного периндоприлату периндоприл утворює п'ять неактивних метаболітів. Концентрація периндоприлату в плазмі досягає максимуму протягом 3-4 год. Прийом їжі знижує швидкість перетворення периндоприлу на периндоприлат і, отже, його біодоступність, тому периндоприлу аргінін слід приймати внутрішньо 1 раз на добу вранці до їди. Виведення. Периндоприлат виводиться з організму нирками, і кінцевий T1/2 вільної фракції становить приблизно 17 год, в результаті стан рівноваги досягається протягом 4 діб. Спеціальні групи пацієнтів. Виведення периндоприлату сповільнене у пацієнтів похилого віку, а також у пацієнтів із серцевою або нирковою недостатністю. При нирковій недостатності бажано коригувати дозу залежно від ступеня порушення ниркової функції (КК). Діалізний кліренс периндоприлату становить 70 мл/хв. Фармакокінетика периндоприлу у пацієнтів з цирозом печінки має змінений характер: печінковий кліренс вихідної молекули знижений у 2 рази. Тим не менш, кількість периндоприлату, що утворюється, не зменшується, і, отже, корекції дози не потрібно.Показання до застосуванняЛікування артеріальної гіпертензії та/або стабільної ІХС та/або стабільної хронічної серцевої недостатності зі зниженою систолічною функцією лівого шлуночка у дорослих пацієнтів, яким показана терапія бісопрололом та периндоприлом у відповідних дозах.Протипоказання до застосуванняГіперчутливість до бісопрололу, периндоприлу, інших інгібіторів АПФ або допоміжних речовин, що входять до складу препарату; гостра серцева недостатність або епізоди декомпенсації серцевої недостатності, коли потрібне внутрішньовенне введення інотропних препаратів; кардіогенний шок; аV-блокада II або III ступеня (без електрокардіостимулятора); з РСУ; синоатріальна блокада; виражена брадикардія (ЧСС менше 60 уд/хв); тяжка артеріальна гіпотензія (систолічний артеріальний тиск менше 100 мм рт.ст.); тяжка бронхіальна астма або тяжка ХОЗЛ; виражені порушення периферичного артеріального кровообігу або тяжкі форми синдрому Рейно; нелікована феохромоцитома; метаболічний ацидоз; ангіоневротичний набряк (набряк Квінке) на фоні прийому інших інгібіторів АПФ в анамнезі; спадковий або ідіопатичний ангіоневротичний набряк; колапс; одночасний прийом із препаратами, що містять аліскірен, у пацієнтів з цукровим діабетом або порушенням функцій нирок (СКФВагітність та лактаціяЗастосування Престилолу протипоказане в період виношування та грудного вигодовування. При плануванні вагітності необхідно перейти на застосування альтернативного гіпотензивного засобу із встановленим профілем безпеки. У зв'язку з відсутністю відомостей про безпеку та ефективність застосування препарату для лікування дітей та підлітків протипоказано призначення Престилолу пацієнтам віком до 18 років.Побічна діяНебажані реакції, встановлені на тлі монотерапії бісопрололом у ході клінічних досліджень та/або у післяреєстраційний період: Інфекції та інвазії: рідко – риніт; психічні порушення: нечасто – порушення сну, депресія; рідко – страшні сновидіння, галюцинації; з боку нервової системи: часто – головний біль, запаморочення; рідко - непритомність; з боку органу зору: рідко – знижене сльозовиділення; дуже рідко – кон'юнктивіт; з боку органу слуху: рідко – порушення слуху; з боку серця: дуже часто – брадикардія; часто – погіршення перебігу серцевої недостатності; нечасто – порушення AV-провідності; з боку судин: часто - зниження артеріального тиску (включаючи супроводжуючі ефекти), відчуття оніміння або похолодання кінцівок; нечасто – ортостатична гіпотензія; з боку шлунково-кишкового тракту: часто – біль у животі, нудота, блювання, запор, діарея; з боку гепатобіліарної системи: рідко – цитолітичний або холестатичний гепатит; з боку дихальної системи, органів грудної клітки та середостіння: нечасто – бронхоспазм; дерматологічні реакції: рідко – реакції гіперчутливості у вигляді свербежу, почервоніння, висипки; дуже рідко - алопеція, розвиток псоріазу або посилення його течії, поява псоріазоподібного висипу; з боку кістково-м'язової системи та сполучної тканини: нечасто – спазми м'язів, слабкість м'язів; з боку репродуктивної системи та молочних залоз: рідко – порушення потенції; загальні порушення: часто – підвищена стомлюваність, астенія; лабораторні показники: рідко – збільшення активності печінкових трансаміназ, підвищення рівня тригліцеридів. Небажані реакції, встановлені на тлі монотерапії периндоприлом у ході клінічних досліджень та/або у післяреєстраційний період: інфекції та інвазії: дуже рідко – риніт. З боку крові та лімфатичної системи: нечасто – еозинофілія; дуже рідко – агранулоцитоз, лейкопенія, панцитопенія, тромбоцитопенія, нейтропенія, при вродженій недостатності глюкозо-6-фосфатдегідрогенази – гемолітична анемія; з боку обміну речовин та харчування: нечасто – гіпоглікемія, минуща гіперкаліємія, гіпонатріємія; психічні порушення: нечасто – порушення сну, порушення настрою; дуже рідко – сплутаність свідомості; з боку нервової системи: часто – головний біль, парестезія, запаморочення, дисгевзія, вертиго; нечасто - сонливість, непритомність; з боку органу зору: часто – порушення зору; з боку органу слуху: часто – шум у вухах; з боку серця: нечасто – відчуття серцебиття, тахікардія; дуже рідко – аритмія, стенокардія, інфаркт міокарда; з боку судин: часто - зниження артеріального тиску (включаючи супроводжуючі ефекти); нечасто – васкуліт; дуже рідко – інсульт (частіше у пацієнтів із групи високого ризику, можливо, внаслідок значного зниження артеріального тиску); з боку дихальної системи, органів грудної клітки та середостіння: часто – кашель, задишка; нечасто – бронхоспазм; дуже рідко – еозинофільна пневмонія; з боку шлунково-кишкового тракту: часто – біль у животі, нудота, блювання, диспепсія, запор, діарея; нечасто – сухість слизової оболонки рота; дуже рідко – панкреатит; з боку гепатобіліарної системи: дуже рідко – цитолітичний або холестатичний гепатит; дерматологічні реакції: часто - свербіж шкіри, висип; нечасто - ангіоневротичний набряк (обличчя, губи, слизові оболонки, язик, голосова щілина та/або гортань, кінцівки), кропив'янка, пемфігоїд, реакції фоточутливості, гіпергідроз; рідко – посилення перебігу псоріазу; дуже рідко – багатоформна еритема; з боку кістково-м'язової системи та сполучної тканини: часто – спазми м'язів; нечасто – артралгія, міалгія; з боку сечовивідної системи: нечасто – порушення функції нирок; дуже рідко – гостра ниркова недостатність; з боку репродуктивної системи та молочних залоз: нечасто – еректильна дисфункція; загальні порушення: часто – астенія; нечасто – нездужання, біль у грудях, периферичні набряки, гіпертермія; лабораторні показники: нечасто – підвищення рівня концентрації сечовини у крові, збільшення вмісту креатиніну у крові; рідко – зростання активності печінкових трансаміназ, підвищення рівня білірубіну у крові; дуже рідко - зниження гемоглобіну та гематокриту; інші: нечасто - падінняВзаємодія з лікарськими засобамиВзаємодія між бісопрололом та периндоприлом не спостерігалась у дослідженнях за участю здорових добровольців. Нижче наведено інформацію про взаємодію з іншими препаратами. Лікарські препарати, що спричиняють гіперкаліємію. Деякі лікарські препарати та класи препаратів можуть підвищувати ризик розвитку гіперкаліємії: аліскірен, солі калію, калійзберігаючі діуретики, інгібітори АПФ, блокатори рецепторів ангіотензину II, нестероїдні протизапальні засоби, гепарини, імунодепресанти, такі як циклоспорин або такролімус, триметоприм. Комбінації цих препаратів збільшують ризик розвитку гіперкаліємії. Одночасний прийом протипоказаний. Аліскірен: одночасний прийом препарату Престилол та аліскірена протипоказаний пацієнтам з цукровим діабетом або порушеннями функції нирок, оскільки існує ризик розвитку гіперкаліємії, погіршення функції нирок та підвищення частоти серцево-судинної захворюваності та смертності. Одночасний прийом не рекомендований. У зв'язку з бісопрололом. Гіпотензивні засоби центральної дії, такі як клонідин та інші (наприклад, метилдопа, моксонідин, рилменідин): одночасне застосування гіпотензивних засобів центральної дії може призвести до погіршення перебігу серцевої недостатності за рахунок зниження центрального симпатичного тонусу (зниження ЧСС та серцевого викиду, розширення судин). Різке припинення терапії, особливо до попереднього зниження дози бета-адреноблокатора, може збільшити ризик розвитку рикошетної гіпертензії. Антиаритмічні засоби І класу (наприклад, хінідин, дизопірамід, лідокаїн, фенітоїн, флекаїнід, пропафенон): спільне застосування може впливати на AV-провідність, а також посилювати негативний інотропний ефект. Блокатори повільних кальцієвих каналів (верапаміл і, меншою мірою, дилтіазем): негативний вплив на скорочувальну здатність та AV-провідність. В/в введення верапамілу пацієнтам, які отримують бета-адреноблокатори, може призвести до вираженої артеріальної гіпотензії та AV-блокади. У зв'язку із периндоприлом. Аліскірен: у пацієнтів, які не мають цукрового діабету або порушення функції нирок, також зростає ризик виникнення гіперкаліємії, погіршення функції нирок, підвищення частоти розвитку небажаних явищ із боку серцево-судинної системи та смертності від серцево-судинних захворювань. Одночасне лікування інгібіторами АПФ та блокаторами рецепторів ангіотензину: дані клінічних досліджень показали, що подвійна блокада РААС шляхом комбінованого застосування інгібіторів АПФ, блокаторів рецепторів ангіотензину II або аліскірену пов'язана з більш високою частотою розвитку таких небажаних явищ, як артеріальна гіпертензія. включаючи гостру ниркову недостатність), порівняно із застосуванням лише одного препарату, що впливає на РААС. У літературі були описані випадки, коли у пацієнтів з підтвердженим атеросклерозом, серцевою недостатністю або цукровим діабетом з ураженням органів-мішеней, одночасне застосування інгібітору АПФ та блокатора рецепторів ангіотензину було пов'язане з вищою частотою розвитку артеріальної гіпотензії, непритомності, гіперкаліємії та у включаючи гостру ниркову недостатність), порівняно із застосуванням лише одного препарату, що впливає на РААС. Подвійна блокада (наприклад, за допомогою комбінації інгібітору АПФ та антагоніста рецепторів ангіотензину II) має бути обмежена поодинокими випадками з ретельним моніторингом функції нирок, рівня калію та АТ. Естрамустин: є ризик збільшення частоти розвитку таких небажаних явищ, як ангіоневротичний набряк. Калійзберігаючі діуретики (наприклад, тріамтерен, амілорид), солі калію: може розвинутись гіперкаліємія (з можливим летальним результатом), особливо при поєднанні з нирковою недостатністю (додаткові ефекти, пов'язані з гіперкаліємією). Одночасне застосування периндоприлу та зазначених вище лікарських препаратів не рекомендується. У разі, якщо одночасне застосування необхідне, їх слід застосовувати з дотриманням запобіжних заходів та регулярним контролем вмісту калію в сироватці крові. Інформація щодо застосування спіронолактону при серцевій недостатності описана далі за текстом. Препарати літію: при одночасному застосуванні препаратів літію та інгібіторів АПФ було описано оборотне підвищення концентрації літію в крові та пов'язані з цим токсичні ефекти. Застосування периндоприлу одночасно з препаратами літію не рекомендовано, але якщо застосування такої комбінації визнано необхідним, потрібний ретельний моніторинг концентрації літію у сироватці крові. Одночасний прийом потребує особливої обережності. У зв'язку з бісопрололом та периндоприлом. Гіпоглікемічні засоби (інсуліни, гіпоглікемічні засоби для перорального застосування): на підставі епідеміологічних досліджень можна припустити, що застосування інгібіторів АПФ одночасно з гіпоглікемічними засобами (інсуліни, гіпоглікемічні засоби для перорального застосування) може посилювати гіпоглікемічний ефект із ризиком розвитку гіпоглікемії. Розвиток цього феномену, мабуть, більш ймовірний у перші тижні комбінованої терапії, а також у пацієнтів з порушенням функції нирок. Одночасний прийом бісопрололу з інсуліном та пероральними гіпоглікемічними засобами може спричинити посилення гіпоглікемічного ефекту. Блокада β-адренорецепторів може маскувати симптоми гіпоглікемії. НПЗП (включаючи ацетилсаліцилову кислоту в дозах більше 3 г/добу): прийом препарату Престилол одночасно з НПЗП (тобто ацетилсаліциловою кислотою в дозах, що мають протизапальну дію, інгібіторів ЦОГ-2 та неселективних НПЗП). периндоприлу. Крім того, одночасний прийом інгібіторів АПФ та нестероїдних протизапальних засобів може призвести до підвищення ризику погіршення функції нирок, включаючи можливість розвитку гострої ниркової недостатності, а також збільшення вмісту калію у сироватці крові, особливо у пацієнтів із початково зниженою функцією нирок. Таку комбінацію слід призначати з обережністю, особливо пацієнтам похилого віку. Пацієнти повинні отримувати адекватну кількість рідини, рекомендується контролювати функцію нирок як на початку комбінованої терапії, так і періодично у процесі лікування. Гіпотензивні та судинно-розширювальні засоби: одночасний прийом гіпотензивних та судинно-розширювальних засобів (таких як нітрогліцерин, інші нітрати або інші судинно-розширювальні засоби) або інших лікарських препаратів, які мають здатність знижувати АТ (наприклад, трициклічні антидепресанти, барбітурати, фенотіазини). бісопрололу. Трициклічні антидепресанти/антипсихотичні засоби/засоби для загальної анестезії: одночасний прийом інгібіторів АПФ з деякими анестетиками, трициклічними антидепресантами та антипсихотичними засобами може призвести до додаткового зниження артеріального тиску. Одночасний прийом бісопрололу та анестетиків може призвести до зменшення рефлекторної тахікардії та збільшення ризику артеріальної гіпотензії. Симпатоміметики: одночасний прийом бісопрололу та бета-симпатоміметиків (таких як ізопреналін, добутамін) може призвести до зниження ефекту обох препаратів. Симпатоміметики, які активують як β-, так і α-адренорецептори (наприклад, норадреналін, адреналін): комбінація з бісопрололом може виявити опосередковані α-адренорецепторами судинозвужувальні ефекти цих препаратів, що може призвести до підвищення АТ та посилення переміжної хром. Такі взаємодії є більш характерними для неселективних бета-адреноблокаторів. Симпатоміметики можуть зменшувати антигіпертензивний ефект інгібіторів АПФ. У зв'язку з бісопрололом. Блокатори повільних кальцієвих каналів дигідропіридинового ряду, такі як фелодипін та амлодипін: одночасний прийом може збільшувати ризик гіпотензії, а також не виключено подальшого погіршення насосної функції шлуночків серця у пацієнтів із серцевою недостатністю. Антиаритмічні засоби III класу (наприклад, аміодарон): можливе посилення впливу на AV-провідність. Парасимпатоміметики: одночасний прийом може знижувати AV-провідність та підвищувати ризик розвитку брадикардії. Бета-адреноблокатори місцевої дії (наприклад, краплі очей, що призначаються для лікування глаукоми): при одночасному застосуванні можливе посилення системних ефектів бісопрололу. Препарати наперстянки: зниження частоти серцевих скорочень, уповільнення AV-провідності. У зв'язку із периндоприлом. Баклофен: посилення антигіпертензивного ефекту. Слід ретельно контролювати рівень артеріального тиску та за необхідності скоригувати дозу гіпотензивного препарату. Калійнесберігаючі діуретики: у пацієнтів, які отримують діуретики, і особливо у осіб зі зниженим ОЦК та/або солей, може спостерігатися надмірне зниження артеріального тиску на початку терапії інгібітором АПФ. Ймовірність виникнення гіпотензивних ефектів може бути знижена шляхом припинення терапії діуретиками, заповнення ОЦК або збільшення споживання солей до початку терапії периндоприлом, а також призначення периндоприлу в низькій дозі з поступовим її збільшенням. При артеріальній гіпертензії, коли попередня терапія діуретиками могла викликати зниження ОЦК/солей, необхідно або скасувати діуретик перед початком лікування інгібітором АПФ (у цьому випадку калійнесберігаючий діуретик пізніше може бути призначений знову), або почати терапію інгібітором АПФ . У пацієнтів з ХСН, які отримують лікування діуретиками, починати лікування інгібітором АПФ слід з дуже низьких доз і, по можливості, після зниження дози застосовуваного одночасно калійнезберігаючого діуретика. В усіх випадках протягом перших тижнів терапії інгібітором АПФ потрібен контроль функції нирок (рівня креатиніну). Калійзберігаючі діуретики (еплеренон, спіронолактон): при прийомі еплеренону або спіронолактону в дозах від 12.5 мг до 50 мг на добу та інгібіторів АПФ у низьких дозах - при лікуванні пацієнтів із серцевою недостатністю II-IV ФК за класифікацією NYHA з .Спосіб застосування та дозиЯкщо показаний прийом 2,5 мг бісопрололу та 2,5 мг периндоприлу, слід приймати 1/2 таблетки Престилол 5 мг + 5 мг 1 раз на день. При призначенні препарату в дозі 2,5 мг бісопрололу та 5 мг периндоприлу слід приймати 1/2 таблетки з дозуванням 5 мг + 10 мг 1 раз на день. При порушенні функції нирок разова доза Престилолу призначається з урахуванням індивідуального КК у крові та може становити таку кількість активних компонентів (бісопролол + периндоприл): КК 60 мл/хв і вище: початкова доза – 2,5 мг + 5 мг. За відсутності бажаного терапевтичного ефекту та хорошої переносимості дозу бісопрололу можна підвищити та застосовувати таблетки Престилолу 5 мг + 5 мг або 10 мг + 5 мг; КК 30-60 мл/хв: 2,5 мг + 2,5 мг (1/2 таблетки у дозі 5 мг + 5 мг); КК менше 30 мл/хв: препарат не слід приймати. Рекомендується використовувати добір доз кожного компонента окремо. Для лікування пацієнтів похилого віку слід призначати дози відповідно до рекомендацій для хворих з порушенням функції нирок, титрувати дози необхідно під пильним наглядом лікаря. Всередину, перед їдою.ПередозуванняДані щодо передозування препарату Престилол у людини відсутні. Бісопролол. Симптоми: найчастішими ознаками, на розвиток яких можна очікувати при передозуванні бета-адреноблокаторів, є брадикардія, артеріальна гіпотензія, бронхоспазм, гостра серцева недостатність та гіпоглікемія. До цього часу було описано лише кілька випадків передозування бісопрололу (максимальна доза 2000 мг), які мали місце у пацієнтів з артеріальною гіпертензією та/або ІХС, з розвитком брадикардії та/або артеріальної гіпотензії. У всіх описаних пацієнтів настало одужання. Ступінь індивідуальної чутливості до бісопрололу при одноразовому прийомі високої дози варіює в широких межах, і, ймовірно, пацієнти із серцевою недостатністю є більш чутливими. Лікування: у разі передозування лікування слід припинити та проводити підтримуючу симптоматичну терапію. Є обмежені дані, що свідчать, що бісопролол погано виводиться при діалізі. На підставі очікуваних фармакологічних ефектів та рекомендацій для інших бета-адреноблокаторів слід розглянути можливість вживання наступних заходів: Брадикардія - внутрішньовенне введення атропіну. Якщо ефект недостатній, з обережністю можна ввести ізопреналін або інший засіб, що має позитивну хронотропну дію. Іноді може знадобитися трансвенозна установка штучного водія ритму. Виражена артеріальна гіпотензія - слід провести внутрішньовенне введення рідин та судинозвужувальних препаратів. Може бути ефективним внутрішньовенне введення глюкагону. АV-блокада (II або III ступеня) - потрібний ретельний моніторинг стану пацієнта та інфузія ізопреналіну або трансвенозне встановлення штучного водія ритму. Гостре погіршення перебігу серцевої недостатності - внутрішньовенне введення діуретиків, інотропних засобів, судинорозширювальних засобів. Бронхоспазм - введення бронхолітиків, таких як ізопреналін, бета2-симпатоміметики та/або амінофілін. Гіпоглікемія - внутрішньовенне введення глюкози. Периндопріл. Симптоми: дані про передозування у людини обмежені. Симптоми, пов'язані з передозуванням інгібіторів АПФ, можуть включати артеріальну гіпотензію, циркуляторний шок, порушення водно-електролітного балансу, ниркову недостатність, гіпервентиляцію, тахікардію, відчуття серцебиття, брадикардію, запаморочення, занепокоєння та кашель. Лікування: для лікування передозування рекомендується внутрішньовенна інфузія розчину хлориду натрію в концентрації 9 мг/мл (0.9%). При вираженій гіпотензії пацієнта слід укласти в положення лежачи на спині з піднятими ногами. При необхідності може бути внутрішньовенно введений ангіотензин II та/або розчин катехоламінів. Периндоприл може бути виведений із системного кровотоку за допомогою гемодіалізу. При розвитку стійкої до терапії брадикардії може знадобитися встановлення штучного водія ритму. Необхідно постійно контролювати показники основних життєвих функцій організму, концентрацію електролітів та креатиніну у сироватці крові.Запобіжні заходи та особливі вказівкиДо препарату Престилол застосовні всі особливі вказівки та запобіжні заходи, що відносяться до кожного компонента. Виражена артеріальна гіпотензія. Інгібітори АПФ можуть викликати різке зниження артеріального тиску. Виражена гіпотензія рідко розвивається у пацієнтів з неускладненим перебігом артеріальної гіпертензії. Ризик надмірного зниження АТ підвищений у пацієнтів зі зниженим ОЦК, наприклад, на фоні терапії діуретиками, при дотриманні суворої дієти без солі, при гемодіалізі, діареї або блюванні, а також у пацієнтів з тяжким ступенем артеріальної гіпертензії з високою активністю реніну. Виражена гіпотензія може спостерігатися у пацієнтів з клінічними проявами серцевої недостатності як з наявністю, так і без ниркової недостатності. Цей ризик більш вірогідний у пацієнтів із серцевою недостатністю тяжкого ступеня, як реакція на прийом "петлевих" діуретиків, гіпонатріємію або функціональну ниркову недостатність.Пацієнти з підвищеним ризиком розвитку симптоматичної артеріальної гіпотензії під час початку терапії та корекції дози повинні перебувати під ретельним медичним наглядом. Подібний підхід застосовується і до пацієнтів з ІХС або цереброваскулярним захворюванням, у яких надмірне зниження артеріального тиску може призвести до розвитку інфаркту міокарда або гострого порушення мозкового кровообігу. При розвитку артеріальної гіпотензії пацієнта слід укласти в положення "лежачи" і за необхідності провести внутрішньовенне вливання 9 мг/мл (0.9%) розчину натрію хлориду. Минуща артеріальна гіпотензія не є протипоказанням для подальшого прийому препарату. Як правило, прийом препарату може бути продовжений після заповнення ОЦК та підвищення артеріального тиску. У деяких пацієнтів з ХСН, які мають нормальний або знижений артеріальний тиск, може статися додаткове зниження артеріального тиску в результаті дії периндоприлу. Цей ефект передбачуваний і не вимагає припинення терапії. При розвитку симптомів артеріальної гіпотензії може знадобитися зниження дози або поступове відміна препарату, або застосування його окремих компонентів у вигляді монотерапії. Гіперчутливість/ангіоневротичний набряк. Повідомлялося про поодинокі випадки ангіоневротичного набряку обличчя, кінцівок, губ, слизових оболонок, язика, голосової щілини та/або гортані у пацієнтів, які лікувалися інгібіторами АПФ, включаючи периндоприл. Зазначені явища можуть розвинутись у будь-який момент лікування. У таких випадках слід негайно припинити лікування Престилолом. Терапія бета-адреноблокаторами має бути продовжена. Пацієнт повинен спостерігатися, поки ознаки набряку не зникнуть повністю. У тих випадках, коли набряк зачіпає лише обличчя та губи, стан зазвичай дозволяється без лікування, хоча для полегшення симптомів можуть застосовуватися антигістамінні засоби. Ангіоневротичний набряк, що супроводжується набряком гортані, може призвести до смерті. Набряк мови, голосових складок або гортані може призвести до обструкції дихальних шляхів. З появою таких симптомів потрібна невідкладна терапія, зокрема. п/к введення епінефрину (адреналіну) та/або забезпечення прохідності дихальних шляхів. Пацієнт повинен перебувати під медичним наглядом до повного та стійкого зникнення симптомів. Якщо у пацієнта в анамнезі є вказівка на ангіоневротичний набряк, не пов'язаний із лікуванням інгібітором АПФ, ризик розвитку ангіоневротичного набряку на фоні прийому інгібітора АПФ може бути підвищеним. У поодиноких випадках у пацієнтів, які отримували лікування інгібіторами АПФ, було описано розвиток ангіоневротичного набряку кишечнику. При цьому у пацієнтів відзначався біль у животі як ізольований симптом або у поєднанні зі нудотою та блюванням, у деяких випадках без попереднього ангіоневротичного набряку обличчя та при нормальному рівні С-1 естерази. Діагноз встановлюється за допомогою комп'ютерної томографії черевної порожнини, ультразвукового дослідження або хірургічного втручання. Симптоми зникали після припинення інгібіторів АПФ. Тому у пацієнтів з болем у животі, які отримують інгібітори АПФ, при проведенні диференціальної діагностики необхідно враховувати можливість розвитку ангіоневротичного набряку кишечника. Інгібітори mTOR (наприклад, сиролімус, еверолімус, термолімус). У пацієнтів, які одночасно отримують терапію інгібіторами mTOR (наприклад, сиролімус, еверолімус, темсиролімус), може підвищуватися ризик розвитку ангіоневротичного набряку (в т.ч. набряку дихальних шляхів або язика з/без порушення функції дихання). Печінкова недостатність. У поодиноких випадках на фоні прийому інгібіторів АПФ спостерігається синдром розвитку холестатичної жовтяниці з переходом у фульмінантний некроз печінки, іноді з летальним кінцем. Механізм розвитку цього синдрому незрозумілий. Пацієнтам, які приймають інгібітори АПФ, у яких розвинулась жовтяниця або значне підвищення активності ферментів печінки, потрібне припинення прийому інгібітора АПФ та відповідне медичне спостереження. Етнічні відмінності. У пацієнтів негроїдної раси інгібітори АПФ викликають ангіоневротичний набряк частіше, ніж у пацієнтів, які є представниками інших рас. Як і інші інгібітори АПФ, у представників негроїдної раси периндоприл може бути менш ефективним у зниженні артеріального тиску, ніж у представників інших рас, що може бути пов'язане з більш високою поширеністю низькоренінових станів у пацієнтів негроїдної раси з артеріальною гіпертензією. Кашель. При застосуванні інгібіторів АПФ може виникнути кашель. Характерно, що кашель є сухим, завзятим і дозволяється після припинення терапії. Це слід враховувати під час проведення диференціальної діагностики кашлю. Гіперкаліємія. У деяких пацієнтів, які отримують інгібітори АПФ, включаючи периндоприл, спостерігалося підвищення концентрації калію у сироватці крові. Фактори ризику розвитку гіперкаліємії включають ниркову недостатність, погіршення функції печінки, вік старше 70 років, цукровий діабет, деякі супутні стани (дегідратація, гостра декомпенсація серцевої діяльності, метаболічний ацидоз) та супутнє застосування калійзберігаючих діуретиків (наприклад, таких як спіронолактон, амілорид), препаратів калію або замінників харчових солей/харчових добавок. Ризику також піддаються пацієнти, які приймають інші препарати, що сприяють підвищенню рівня калію у сироватці крові (наприклад, гепарин). Застосування препаратів калію, калійзберігаючих діуретиків або замінників солі/харчових добавок, що містять калій,особливо у пацієнтів з порушеннями функції нирок може призвести до значного підвищення концентрації калію в сироватці крові. Гіперкаліємія може призвести до серйозних, іноді фатальних порушень серцевого ритму. Якщо одночасний прийом вищезазначених засобів необхідний, їх слід застосовувати з обережністю на тлі регулярного контролю вмісту калію у сироватці крові. Препарати літію. Одночасне застосування периндоприлу та препаратів літію не рекомендується. Калійзберігаючі діуретики, препарати калію, замінники харчової солі та харчові добавки. Не рекомендується одночасне застосування периндоприлу і калійзберігаючих діуретиків, а також препаратів калію, замінників харчових солей і харчових добавок. Подвійна блокада РААС. Є дані, що свідчать про те, що спільне застосування інгібіторів АПФ, блокаторів рецепторів ангіотензину II або аліскірену підвищує ризик гіпотензії, гіперкаліємії та порушення функції нирок (включаючи гостру ниркову недостатність). Таким чином, подвійна блокада РААС шляхом спільного застосування інгібіторів АПФ, блокаторів рецепторів ангіотензину II або аліскірену не рекомендована. Якщо терапія за допомогою подвійної блокади визнана абсолютно необхідною, її слід проводити лише під строгим медичним контролем та при регулярному контролі функції нирок, вмісту електролітів у крові та АТ. Не слід застосовувати інгібітори АПФ у поєднанні з блокаторами рецепторів ангіотензину ІІ у пацієнтів з діабетичною нефропатією. Блокатори повільних кальцієвих каналів, антиаритмічні засоби І класу та гіпотензивні засоби центральної дії. Одночасне застосування бісопрололу та блокаторів кальцієвих каналів, таких як верапаміл або дилтіазем, антиаритмічних засобів І класу та гіпотензивних засобів центральної дії не рекомендовано. Скасування препарату. Слід уникати різкого припинення лікування бета-адреноблокаторами, особливо у пацієнтів з ІХС, оскільки це може призвести до тимчасового погіршення серцевої діяльності. Дозу слід знижувати поступово, використовуючи окремі компоненти, переважно протягом 2 тижнів і паралельно з початком заміщення лікування (при необхідності). Брадикардія. Якщо під час лікування ЧСС у стані спокою уріджується до 50-55 уд/хв і менше і у пацієнта з'являються симптоми, пов'язані з брадикардією, слід почати зниження дози Престилолу, використовуючи окремі компоненти з прийнятною дозою бісопрололу. АV-блокада І ступеня. Враховуючи негативний дромотропний ефект, призначати бета-адреноблокатори пацієнтам з AV-блокадою І ступеня слід з обережністю. Мітральний стеноз/аортальний стеноз/гіпертрофічна кардіоміопатія. Як і у випадку з іншими інгібіторами АПФ, периндоприл слід обережно призначати пацієнтам зі стенозом мітрального клапана та обструкцією вихідного тракту лівого шлуночка, наприклад, при стенозі аортального клапана або при гіпертрофічній кардіоміопатії. Стенокардія Принцметала. Бета-адреноблокатори можуть збільшувати частоту та тривалість епізодів стенокардії у пацієнтів зі стенокардією Принцметалу. Застосування селективних бета1-адреноблокаторів можливе за легкого ступеня захворювання і лише у поєднанні з судиннорозширювальними засобами. Ниркова недостатність. У разі ниркової недостатності щоденна доза Престилолу підбирається залежно від КК. Для цих пацієнтів частиною звичайної терапевтичної практики є стандартний контроль концентрації калію та креатиніну у крові. У пацієнтів із клінічно вираженими симптомами серцевої недостатності артеріальна гіпотензія внаслідок початку лікування інгібіторами АПФ може призвести до подальшого погіршення функції нирок. Повідомлялося про гостру ниркову недостатність, яка зазвичай мала оборотний характер. У деяких пацієнтів із двостороннім стенозом ниркових артерій або стенозом артерії єдиної нирки, які отримували терапію інгібіторами АПФ, спостерігалося підвищення рівня сечовини та креатиніну у сироватці крові, що зазвичай відбувається при відміні терапії. Цей ефект частіше спостерігався у пацієнтів із нирковою недостатністю. Додаткова наявність реноваскулярної гіпертензії зумовлює підвищений ризик розвитку тяжкої гіпотензії та ниркової недостатності у таких пацієнтів. Лікування у таких пацієнтів слід починати з низьких доз під пильним наглядом лікаря та з обережним титруванням дози. Оскільки лікування діуретиками може робити свій внесок у розвиток описаних вище явищ, діуретики слід тимчасово скасувати та проводити моніторинг ниркової функції протягом перших тижнів терапії.У деяких пацієнтів з артеріальною гіпертензією без ознак ураження судин нирок відзначалося підвищення концентрації сечовини та креатиніну в сироватці крові, зазвичай незначне та минуще, особливо при одночасному призначенні периндоприлу та діуретика. Найімовірніше розвиток таких явищ у пацієнтів з порушенням функції нирок в анамнезі. Може знадобитися зниження дози та/або відміна діуретика та/або периндоприлу. Трансплантація нирки. Досвід лікування периндоприлом аргініном пацієнтів із раніше пересадженою ниркою відсутній. Пацієнти, які перебувають на гемодіалізі. У пацієнтів, які проходять гемодіаліз із застосуванням високопроточних мембран, які отримували інгібітор АПФ, були відмічені випадки розвитку анафілактоїдних реакцій. Таким пацієнтам слід призначати гіпотензивний препарат іншого класу або використати діалізну мембрану іншого типу. Анафілактоїдні реакції при проведенні аферезу ЛПНГ. У пацієнтів, які отримують інгібітори АПФ, при проведенні процедури аферезу ЛПНГ із застосуванням декстран сульфату рідко спостерігався розвиток загрозливих для життя анафілактоїдних реакцій. Ці реакції вдалося запобігти шляхом тимчасової відміни терапії інгібітором АПФ перед кожною процедурою аферезу. Анафілактоїдні реакції під час десенсибілізації. У пацієнтів, які отримують інгібітори АПФ під час десенсибілізуючої терапії (наприклад, отрутою перетинчастокрилих комах), спостерігалися анафілактоїдні реакції. Такі реакції вдавалося запобігти шляхом тимчасової відміни інгібітору АПФ, але при випадковому відновленні лікування реакції могли розвинутися знову. Як і у випадку з іншими бета-адреноблокаторами, бісопролол може підвищувати як чутливість до алергенів, так і тяжкість анафілактичних реакцій. Лікування епінефрином (адреналіном) який завжди дає очікуваний терапевтичний ефект. Нейтропенія/агранулоцитоз/тромбоцитопенія/анемія. У пацієнтів, які отримують інгібітори АПФ, були описані випадки нейтропенії/агранулоцитозу, тромбоцитопенії та анемії. У пацієнтів з нормальною функцією нирок та за відсутності інших обтяжливих факторів нейтропенія розвивається рідко. Периндоприл слід особливо обережно застосовувати у пацієнтів із системними захворюваннями сполучної тканини, які отримують імунодепресанти, алопуринол або прокаїнамід, або при поєднанні цих факторів ризику, особливо за наявності порушення функції нирок в анамнезі. У деяких таких пацієнтів розвивалися важкі інфекції, що в ряді випадків не піддаються інтенсивній терапії антибіотиками. При призначенні периндоприлу таким пацієнтам рекомендується проводити періодичний контроль вмісту лейкоцитів у крові та проінструктувати пацієнтів про необхідність повідомляти лікаря про будь-які ознаки інфекційних захворювань (наприклад,біль у горлі, лихоманка). Бронхоспазм (бронхіальна астма, обструктивне захворювання дихальних шляхів). При бронхіальній астмі та інших хронічних обструктивних хворобах легень слід проводити супутнє лікування бронходилататорами. Іноді при застосуванні бета-адреноблокаторів у пацієнтів з бронхіальною астмою може підвищуватись опір дихальних шляхів, таким чином, може знадобитися підвищення дози бета2-адреноміметиків. Пацієнти із цукровим діабетом. Рекомендується з обережністю призначати Престилол пацієнтам з цукровим діабетом, у яких мають місце значні коливання рівня глюкози в крові. Симптоми гіпоглікемії можуть маскуватися ефектами бета-адреноблокаторів. Сувора дієта. Рекомендується дотримуватися обережності при терапії пацієнтів, які дотримуються суворої дієти/пост. Оклюзійні захворювання периферичних артерій. При прийомі бета-адреноблокаторів може спостерігатися погіршення симптомів, особливо на початкових етапах лікування. Анестезія. У пацієнтів, яким виконується загальна анестезія, бета-адреноблокатори знижують частоту аритмій та ішемії міокарда під час вступної фази наркозу та інтубації, а також у післяопераційному періоді. В даний час рекомендується продовжувати терапію бета-адреноблокаторами в періодопераційному періоді. Анестезіолог повинен бути поінформований про застосування бета-адреноблокаторів пацієнтом через можливі лікарські взаємодії, що призводять до брадіаритмії, ослаблення рефлекторної тахікардії та зниження рефлекторної здатності компенсувати ефекти, пов'язані з крововтратою. Якщо перед операцією необхідно відмінити терапію бета-адреноблокатором, це слід робити поступово і завершити скасування приблизно за 48 годин до анестезії. У пацієнтів, яким планується проведення великих операцій або застосування засобів для анестезії, що викликають гіпотензію, застосування периндоприлу може блокувати утворення ангіотензину II на тлі компенсаторного вивільнення реніну. Лікування слід припинити протягом доби до операції. При розвитку артеріальної гіпотензії за вказаним механізмом слід підтримувати артеріальний тиск шляхом заповнення ОЦК. Псоріаз. Пацієнтам з псоріазом або псоріазом в анамнезі бета-адреноблокатори можна призначати тільки після ретельної оцінки співвідношення користі і ризиків. Феохромоцитома. Пацієнтам з підтвердженою або підозрюваною феохромоцитомою бісопролол завжди слід призначати тільки в комбінації з блокатором α-адренорецепторів. Гіпертиреоз. Симптоми гіпертиреозу можуть маскуватися на фоні лікування бісопрололом. Вагітність. Плануючим вагітність слід призначити альтернативний гіпотензивний засіб із встановленим профілем безпеки для застосування під час вагітності, за винятком випадків, коли терапія інгібіторами АПФ визнається необхідною. При виявленні вагітності лікування інгібіторами АПФ слід негайно припинити та, якщо необхідно, призначити альтернативну гіпотензивну терапію. Серцева недостатність. Досвід застосування бісопрололу для лікування серцевої недостатності у пацієнтів з наступними захворюваннями та станами відсутні:. Цукровий діабет 1 типу; тяжкі порушення функції нирок; тяжкі порушення функції печінки; рестриктивна кардіоміопатія; Вроджені вади серця; Гемодинамічно значущі органічні ураження клапанів серця; Інфаркт міокарда, перенесений останні 3 місяці. Депресія. Рекомендується припинити терапію препаратом Престилол у разі розвитку депресії. Вплив на здатність керувати транспортними засобами та іншими механізмами. Препарат Престилол не має прямого впливу на здатність до керування транспортним засобом та роботи з механізмами, але у деяких пацієнтів можуть розвинутись індивідуальні реакції, пов'язані з низьким АТ, особливо на початку лікування або при заміні препарату, а також при прийомі з алкоголем. Внаслідок цього здатність до керування транспортним засобом та роботи з механізмами може бути порушена.Умови відпустки з аптекЗа рецептомВідео на цю тему
2 036,00 грн
1 944,00 грн
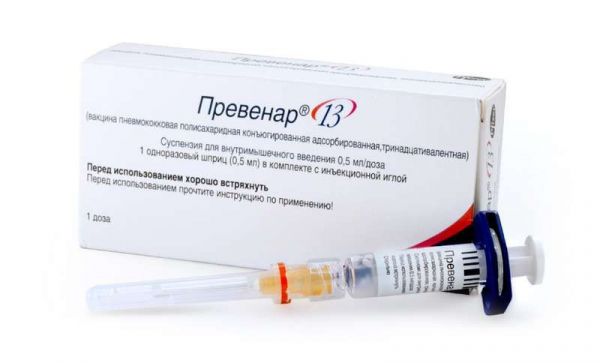
Склад, форма випуску та упаковкаСуспензія для внутрішньом'язової - 1 доза (0.5 мл): Активні речовини: пневмококові кон'югати (полісахарид-CRM197) - полісахарид серотипу 1 2.2 мкг; полісахарид серотипу 3 2.2 мкг; полісахарид серотипу 4 2.2 мкг; полісахарид серотипу 5 2.2 мкг; полісахарид серотипу 6A 2.2 мкг; полісахарид серотипу 6B 4.4 мкг; полісахарид серотипу 7F 2.2 мкг; полісахарид серотипу 9V 2.2 мкг; полісахарид серотипу 14 2.2 мкг; олігосахарид серотипу 18C 2.2 мкг; полісахарид серотипу 19A 2.2 мкг; полісахарид серотипу 19F 2.2 мкг; полісахарид серотипу 23F 2.2 мкг; білок-носій CRM197 ~32 мкг. Допоміжні речовини: алюмінію фосфат – 0.5 мг (у перерахунку на алюміній – 0.125 мг), натрію хлорид – 4.25 мг, бурштинова кислота – 0.295 мг, полісорбат 80 – 0.1 мг, вода д/і – до 0.5 мл. 0.5 мл - шприци місткістю 1 мл із прозорого безбарвного скла (1) - упаковки пластикові (1) у комплекті зі стерильною голкою - пачки картонні.Опис лікарської формиСуспензія для внутрішньом'язового введення білого кольору, гомогенна.Фармакотерапевтична групаВакцина для профілактики пневмококових інфекцій. Вакцина Превенар13 являє собою капсулярні полісахариди 13 серотипів пневмокока: 1, 3, 4, 5, 6A, 6B, 7F, 9V, 14, 18C, 19A, 19F і 23F, індивідуально кон'юговані з дифтерієм Імунологічні властивості Введення вакцини Превенар 13 викликає вироблення антитіл до капсулярних полісахаридів Streptococcus pneumoniae, забезпечуючи тим самим специфічний захист від інфекцій, що викликаються включеними до вакцини 1, 3, 4, 5, 6A, 6B, 7F, 9V, 14, 1F серотипами пневмокока. Згідно з рекомендаціями ВООЗ для нових кон'югованих пневмококових вакцин визначено еквівалентність імунної відповіді вакцини Превенар 13 за трьома критеріями: відсоток пацієнтів, які досягли концентрації специфічних антитіл IgG ≥0.35 мкг/мл; середні геометричні концентрації (СГК) імуноглобулінів та опсонофагоцитарна активність (ОФА) бактерицидних антитіл (ОФА титр ≥1:8 та середні геометричні титри (СГТ)). Для дорослих осіб не визначено захисний рівень протипневмококових антитіл та використовується серотип-специфічна ОФА (СГТ). Вакцина Превенар 13 включає до 90% серотипів, що є причиною інвазивних пневмококових інфекцій (ІПД), у т.ч. стійкі до лікування антибіотиками. Імунна відповідь при використанні трьох або двох доз серії первинної вакцинації Після введення трьох доз вакцини Превенар 13 при первинній вакцинації дітей віком до 6 місяців відмічено значне підвищення рівня антитіл до всіх серотипів вакцини. Після введення двох доз при первинній вакцинації препаратом Превенар 13 у рамках масової імунізації дітей тієї ж вікової групи також відзначається значний підйом титрів антитіл до всіх компонентів вакцини, для серотипів 6В та 23F рівень IgG ≥0.35 мкг/мл визначався у меншого відсотка дітей. Водночас відзначено виражену бустерну відповідь на ревакцинацію для всіх серотипів. Формування імунної пам'яті показано обох зазначених вище схем вакцинації. Вторинна імунна відповідь на ревакцинуючу дозу у дітей другого року життя при використанні трьох або двох доз у серії первинної вакцинації можна порівняти для всіх 13 серотипів. При вакцинації недоношених дітей (народжених при терміні гестації більше 37 тижнів), включаючи глибоко недоношених дітей (народжених при терміні гестації більше 28 тижнів), починаючи з віку 2 місяців, зазначено, що рівень захисних специфічних протипневмококових антитіл та їх ОФА після закінченого курсу значень вище захисних у 87-100% щеплених до всіх 13 включених до вакцини серотипів. Імуногенність у дітей та підлітків віком від 5 до 17 років Діти віком від 5 до більше 10 років, які до цього отримали як мінімум 1 дозу пневмококової 7-валентної кон'югованої вакцини, а також раніше не вакциновані діти та підлітки віком від 10 до 17 років, отримавши по 1 дозі вакцини Превенар 13, продемонстрували імунна відповідь на всі 13 серотипів, еквівалентна такому у дітей 12-15 місяців, вакцинованих 4 дозами препарату Превенар 13. Одноразове введення вакцини Превенар 13 дітям віком 5-17 років здатне забезпечити необхідну імунну відповідь на всі серотипи збудника, що входять до складу вакцини. Ефективність вакцини Превенар 13 Інвазивна пневмококова інфекція (ІПІ) Після впровадження вакцини Превенар у схемі 2+1 (2 дози на першому році життя та ревакцинація одноразово на другому році життя) через чотири роки при 94% охопленні вакцинацією відзначено 98% (95% ДІ: 95; 99) зниження частоти ІПД, спричинених вакцин -Специфічними серотипами. Після переходу на препарат Превенар 13 відмічено подальше зниження частоти ІПІ, спричинених вакцин-специфічними додатковими серотипами, від 76% у дітей віком до 2 років до 91% у дітей віком 5–14 років. Серотип-специфічна ефективність щодо ІПІ за додатковими серотипами вакцин Превенар 13 у дітей віком ≤5 років, коливалася від 68% до 100% (серотип 3 і 6А, відповідно) і склала 91% для серотипів 1, 7F та 19А), при цьому не спостерігалося випадків ІПІ, викликаних серотипом 5. Після включення вакцини Превенар 13 до національних програм імунізації частота реєстрації ІПІ, викликаних серотипом 3, знизилася на 68% (95% ДІ 6-89%) у дітей до 5 років. У дослідженні випадок-контроль, виконаному в даній віковій групі, показано зниження захворюваності на ІПІ, викликаних серотипом 3, на 79.5% (95% ДІ 30.3-94.8). Середній отит (ЗІ) Після впровадження вакцинації Превенар з подальшим переходом на препарат Превенар 13 за схемою 2+1 виявлено зниження на 95% частоти виникнення СО, викликаних серотипами 4, 6В, 9V, 14, 18С, 19F, 23F та серотипу 6А, а також на 8 частоти СО, викликаних серотипами 1, 3, 5, 7F та 19A. Пневмонія При переході з препарату Превенар на Превенар 13 відмічено 16% зниження частоти всіх випадків позалікарняної пневмонії (ВБП) у дітей віком від 1 місяця до 15 років. Випадки ВБП з плевральним випотом зменшилися на 53% (р понад 0.001), пневмококові ВБП знизилися на 63% (р понад 0.001). У другий рік після впровадження вакцини Превенар 13 відзначено 74% зниження частоти ВБП, викликаних 6 додатковими серотипами вакцини Превенар 13. У дітей віком до 5 років після впровадження вакцинації препаратом Превенар 13 за схемою 2+1 відзначено 68% (95 61) зниження кількості амбулаторних візитів та 32% (95% ДІ: 39; 22) зменшення кількості госпіталізацій з приводу альвеолярного ВБП будь-якої етіології. Носіння та популяційний ефект Продемонстрована ефективність препарату Превенар 13 щодо зниження носійства в носоглотці вакцин-специфічних серотипів, як загальних з вакциною Превенар (4, 6В, 9V, 14, 18С, 19F, 23F), так і 6 додаткових (1, 3, 5, 7А, 19А) та спорідненого серотипу 6С. Популяційний ефект (серотип-специфічне зниження захворюваності на невакциновані особи) відзначений у країнах, де Превенар 13 використовується в рамках масової імунізації протягом більше 3 років з високим охопленням вакцинацією та дотриманням схеми імунізації. У невакцинованих препаратом Превенар 13 осіб 65 років і старше продемонстровано зменшення ІПІ на 25%, при цьому ІПІ, спричинені серотипами 4, 6В, 9V, 14, 18С, 19F, 23F, знизилися на 89% та на 64% зменшилися ІПІ, додатковими серотипами (1, 3, 5, 6А, 7А, 19А). Частота інфекцій, спричинених серотипом 3, знизилася на 44%, серотипом 6А – на 95%, серотипом 19А – на 65%. Імуногенність вакцини Превенар 13 у дорослих Клінічні дослідження вакцини Превенар 13 надають дані щодо імуногенності у дорослих віком 18 років і старше, включаючи осіб віком від 65 років і тих, хто раніше отримав вакцинацію 1 або більше дозами полісахаридної пневмококової 23-валентної вакциною (ППВ23) за 5 років у дослідження. У кожному дослідженні були здорові дорослі та імунокомпетентні пацієнти з хронічними захворюваннями в стадії компенсації, включаючи супутню патологію, що формує підвищену сприйнятливість до пневмококової інфекції (хронічні серцево-судинні захворювання, хронічні захворювання легень, включаючи астму; захворювання нирок та цукровий діабет, включаючи алкогольні ураження), та дорослих із соціальними факторами ризику – курінням та зловживанням алкоголем.Імуногенність та безпека вакцини Превенар 13 продемонстровано для дорослих віком 18 років та старших, включаючи пацієнтів, раніше вакцинованих ППВ23. Імунологічна еквівалентність встановлена для 12 загальних з ППВ23 серотипів. Крім того, для 8 загальних з ППВ23 серотипів і серотипу 6A, унікального для вакцини Превенар 13, продемонстровано статистично значуще більш високу імунну відповідь на препарат Превенар 13. У дорослих у віці 18-59 років СГТ опсонофагоцитарної активності (ОФА серотипам вакцини Превенар 13 були не нижчими за такі у дорослих у віці 60-64 років. Більше того, особи віком 50-59 років дали статистично більш високу імунну відповідь на 9 із 13 серотипів у порівнянні з людьми у віці 60-64 років.Імунологічна еквівалентність встановлена для 12 загальних з ППВ23 серотипів. Крім того, для 8 загальних з ППВ23 серотипів і серотипу 6A, унікального для вакцини Превенар 13, продемонстровано статистично значуще більш високу імунну відповідь на препарат Превенар 13. У дорослих у віці 18-59 років СГТ опсонофагоцитарної активності (ОФА серотипам вакцини Превенар 13 були не нижчими за такі у дорослих у віці 60-64 років. Більше того, особи віком 50-59 років дали статистично більш високу імунну відповідь на 9 із 13 серотипів у порівнянні з людьми у віці 60-64 років.Імунологічна еквівалентність встановлена для 12 загальних з ППВ23 серотипів. Крім того, для 8 загальних з ППВ23 серотипів і серотипу 6A, унікального для вакцини Превенар 13, продемонстровано статистично значуще більш високу імунну відповідь на препарат Превенар 13. У дорослих у віці 18-59 років СГТ опсонофагоцитарної активності (ОФА серотипам вакцини Превенар 13 були не нижчими за такі у дорослих у віці 60-64 років. Більше того, особи віком 50-59 років дали статистично більш високу імунну відповідь на 9 із 13 серотипів у порівнянні з людьми у віці 60-64 років.У дорослих у віці 18-59 років СГТ опсонофагоцитарної активності (ОФА СГТ) до всіх 13 серотипів вакцини Превенар 13 були не нижчими за такі у дорослих у віці 60-64 років. Більше того, особи віком 50-59 років дали статистично більш високу імунну відповідь на 9 із 13 серотипів у порівнянні з людьми у віці 60-64 років.У дорослих у віці 18-59 років СГТ опсонофагоцитарної активності (ОФА СГТ) до всіх 13 серотипів вакцини Превенар 13 були не нижчими за такі у дорослих у віці 60-64 років. Більше того, особи віком 50-59 років дали статистично більш високу імунну відповідь на 9 із 13 серотипів у порівнянні з людьми у віці 60-64 років. Продемонстрована клінічна ефективність вакцини Превенар 13 у рандомізованому подвійному сліпому плацебо-контрольованому дослідженні CAPITA (більше 84 000 пацієнтів) щодо позалікарняної пневмококової пневмонії (ВПП) у дорослих у віці 65 років і старше: 45% препаратом Превенар 13 (інвазивний та неінвазивний); 75% щодо інвазивних інфекцій, спричинених серотипами, що перекриваються вакциною Превенар 13. Імунна відповідь у дорослих, раніше вакцинованих ППВ23 У дорослих у віці 70 років і старших, одноразово вакцинованих ППВ23 ≥5 років тому, введення препарату Превенар 13 продемонструвало імунологічну еквівалентність для 12 загальних серотипів у порівнянні з відповіддю на ППВ23, при цьому на 10 загальних серотипів та серотип 6А був статистично значуще вище проти відповіддю на ППВ23. Превенар 13 дає більш виражену імунну відповідь порівняно з ревакцинацією ППВ23. Імунна відповідь у спеціальних групах пацієнтів Пацієнти з описаними нижче захворюваннями схильні до підвищеного ризику пневмококової інфекції. Серповидно-клітинна анемія У відкритому незрівнянному дослідженні за участю 158 дітей та підлітків у віці ≥6 та ВІЛ інфекція ВІЛ-інфіковані діти та дорослі з кількістю CD4 ≥200 клітин/мкл (в середньому 717.0 клітин/мкл), вірусним навантаженням понад 50 000 копій/мл (у середньому 2090.0 копій/мл), з відсутністю активних СНІД-асоційованих захворювань та раніше не отримували вакцинації пневмококовою вакциною, отримували 3 дози вакцини Превенар 13. Показники IgG СГК та ОФА були достовірно вищими після першої вакцинації препаратом Превенар 13 порівняно з довакцинальним рівнем. На другу та третю дози (через 6 та 12 місяців) розвивалася більш висока імунна відповідь, ніж після одноразової вакцинації препаратом Превенар 13. Трансплантація гемопоетичних стовбурових клітин Діти та дорослі, яким була виконана алогенна трансплантація гемопоетичних стовбурових клітин (ТГСК), у віці ≥2 років з повною гематологічною ремісією основного захворювання або із задовільною частковою ремісією у разі лімфоми та мієломи, отримували три дози вакцини. Превенар 1 між дозами. Першу дозу вводили через 3-6 місяців після ТГСК. Четверту (бустерну) дозу вакцини Превенар 13 вводили через 6 місяців після третьої дози. Відповідно до загальних рекомендацій, разову дозу ППВ23 вводили через 1 місяць після четвертої дози Превенару 13. Титри функціонально активних антитіл (ОФА СГТ) у цьому дослідженні не визначалися. Введення вакцини Превенар 13 викликало підвищення СГК серотип-специфічних антитіл після кожної дози.Імунна відповідь на бустерну дозу вакцини Превенар 13 був значно вищим для всіх серотипів у порівнянні з відповіддю на первинну серію імунізації.Показання до застосуванняПрофілактика пневмококових інфекцій, включаючи інвазивні (в т.ч. менінгіт, бактеріємію, сепсис, важкі пневмонії) та неінвазивні (позалікарняні пневмонії та середні отити) форми захворювань, що викликаються Streptococcus pneumoniae серотипів 1, 6, 6 , 9V, 14, 18C, 19A, 19F та 23F з 2 місяців життя і далі без обмеження за віком: у рамках національного календаря профілактичних щеплень; в осіб груп підвищеного ризику розвитку пневмококової інфекції. Вакцинація проводиться в рамках національного календаря профілактичних щеплень згідно з затвердженими термінами, а також особам груп ризику розвитку пневмококової інфекції: з імунодефіцитними станами, в т.ч. ВІЛ-інфекцією, онкологічними захворюваннями, які отримують імуносупресивну терапію; з анатомічною/функціональною аспленією; із встановленим кохлеарним імплантом або заплановані на цю операцію; пацієнтам із підтіканням спинномозкової рідини; з хронічними захворюваннями легень, серцево-судинної системи, печінки, нирок та цукровим діабетом; хворим на бронхіальну астму; недоношеним дітям; особам, які перебувають у організованих колективах (дитячі будинки, інтернати, армійські колективи); реконвалесцентам гострого середнього отиту, менінгіту, пневмонії; довго і часто хворіють дітям; пацієнтам, інфікованим мікобактерією туберкульозу;всім особам старше 50 років; тютюнопалителям.Протипоказання до застосуванняпідвищена чутливість до попереднього введення препарату Превенар 13 або Превенар (в т.ч. анафілактичний шок, тяжкі генералізовані алергічні реакції); підвищена чутливість до дифтерійного анатоксину та/або допоміжних речовин; гострі інфекційні чи неінфекційні захворювання, загострення хронічних захворювань. Вакцинацію проводять після одужання або у період ремісії.Вагітність та лактаціяБезпека застосування вакцини під час вагітності та грудного вигодовування не встановлена. Дані щодо застосування вакцини Превенар 13 під час вагітності відсутні. Відсутні дані щодо виділення антигенів вакцини або поствакцинальних антитіл із грудним молоком при лактації.Побічна діяБезпека вакцини Превенар 13 вивчена у здорових дітей (4429 дітей/14 267 доз вакцини) у віці від 6 тижнів до 11-16 місяців та 100 дітях, що народилися недоношеними (у строку менше 37 тижнів гестації). У всіх дослідженнях Превенар 13 застосовувався одночасно з іншими вакцинами, рекомендованими для цього віку. Крім того, безпека вакцини Превенар 13 оцінена у 354 дітей віком 7 міс-5 років, раніше не вакцинованих жодної з пневмококових кон'югованих вакцин. Найчастішими небажаними реакціями були реакції у місці ін'єкції, підвищення температури, дратівливість, зниження апетиту та порушення режиму сну. У дітей старшого віку при первинній вакцинації препаратом Превенар 13 спостерігалася вища частота місцевих реакцій, ніж у дітей першого року життя. При вакцинації препаратом Превенар 13 недоношених дітей (народжених у терміні гестації ≤37 тижнів), включаючи глибоко недоношених дітей, що народилися при терміні вагітності менше 28 тижнів та дітей з екстремально низькою масою тіла (≤500 г) характер, частота та вираженість поствакцинних реакцій не відрізнялися від таких у доношених дітей. У осіб віком від 18 років відзначалося менше побічних ефектів незалежно від попередніх вакцинацій. Однак частота розвитку реакцій була така ж, як і у щеплених молодшого віку. Загалом частота побічних ефектів була однакова у пацієнтів вікових груп 18–49 років та у пацієнтів віком від 50 років, за винятком блювоти. Даний побічний ефект у пацієнтів віком 18-49 років зустрічався частіше, ніж у пацієнтів старше 50 років. У дорослих пацієнтів з ВІЛ-інфекцією відзначалася така ж частота побічних реакцій, як і у пацієнтів віком 50 років і старше, за винятком гарячки та блювання, які спостерігалися дуже часто та нудоти, яка спостерігалась часто. У пацієнтів після трансплантації гемопоетичних стовбурових клітин частота розвитку побічних реакцій була така ж, як і у здорових дорослих пацієнтів, за винятком лихоманки та блювання, які у пацієнтів після трансплантації зустрічалися дуже часто. У дітей та підлітків з серповидно-клітинною анемією, ВІЛ-інфекцією або після трансплантації гемопоетичних стовбурових клітин відзначалася така сама частота побічних реакцій, як і у здорових пацієнтів віком 2-17 років, за винятком головного болю, блювання, діареї, лихоманки, втоми , артралгії та міалгії, які у таких пацієнтів зустрічалися як "дуже часті" Небажані реакції, наведені нижче, класифіковані відповідно до частоти їх прояву у всіх вікових групах наступним чином: дуже часто (≥1/10), часто (≥1/100, але менше 1/10), нечасто (≥1/1000, але менше 1/100), рідко (≥1/10 000, але менше 1/1000) та дуже рідко (≤1/10 000). Небажані реакції, виявлені у клінічних дослідженнях вакцини Превенар 13 Дуже часто: гіпертермія; дратівливість; почервоніння шкіри, болючі відчуття, ущільнення або набряк розміром 2.5-7 см у місці ін'єкції (після ревакцинації та/або у дітей віком 2-5 років); блювання (у пацієнтів віком 18–49 років), сонливість, погіршення сну, погіршення апетиту, головний біль, генералізовані нові або загострення наявних болів у суглобах та м'язових болів, озноб, стомлюваність. Часто: гіпертермія вище за 39°C; болючість у місці ін'єкції, що призводить до короткочасного обмеження обсягу рухів кінцівки; гіперемія, ущільнення або набряк розмірами 2.5-7 см у місці введення вакцини (після серії первинної вакцинації у дітей віком до 6 місяців), блювання, діарея, висипання. Нечасто: почервоніння шкіри, ущільнення або набряк розміром понад 7 см у місці ін'єкції; плаксивість, судоми (включаючи фебрильні судоми), реакції гіперчутливості у місці ін'єкції (кропив'янка, дерматит, свербіж)**, нудота. Рідко: випадки гіпотонічного колапсу*, припливи крові до обличчя**, реакція гіперчутливості, включаючи задишку, бронхоспазм, набряк Квінке різної локалізації, включаючи набряк обличчя**, анафілактична/анафілактоїдна реакція, включаючи шок**, лімфаденопатія в ділянці. Дуже рідко: регіонарна лімфаденопатія, багатоформна еритема. * спостерігалися лише у клінічних дослідженнях вакцини Превенар, проте можливі і для вакцини Превенар 13. ** відзначалися при постмаркетингових спостереженнях вакцини Превенар; їх можна розглядати як цілком можливі для вакцини Превенар 13. Небажані явища, що спостерігалися в інших вікових групах, можуть проявлятися у дітей і підлітків у віці 5-17 років. Однак у клінічних дослідженнях їх не відзначали через невелику кількість учасників. Значних відмінностей у частоті розвитку побічних ефектів у дорослих, раніше вакцинованих та невакцинованих ППВ23, не відзначено.Взаємодія з лікарськими засобамиДані про взаємозамінність вакцини Превенар 13 інші пневмококові кон'юговані вакцини відсутні. При одночасної імунізації препаратом Превенар 13 та іншими вакцинами ін'єкції робляться у різні ділянки тіла. Діти віком 2 міс-5 років Превенар 13 поєднується з будь-якими іншими вакцинами, що входять до календаря імунізації дітей перших років життя, за винятком БЦЖ. Одночасне введення вакцини Превенар 13 з будь-якими такими антигенами, що входять до складу як моновалентних, так і комбінованих вакцин: дифтерійним, правцевим, безклітинним або цільноклітинним коклюшним, Haemophilus influenzae тип b, поліомієлітним, гепатиту, вітряної віспи та ротавірусної інфекції – не впливає на імуногенність даних вакцин. У зв'язку з вищим ризиком розвитку фебрильних реакцій дітям із судомними розладами, зокрема. з фебрильними судомами в анамнезі, а також одержуючим вакцину Превенар 13 одночасно з цільноклітинними коклюшними вакцинами, рекомендується симптоматичне призначення жарознижувальних засобів.При сумісному застосуванні вакцин Превенар 13 та Інфанрікс-гексу частота фебрильних реакцій співпала з такою для спільного застосування вакцин Превенар (ПКВ7) та Інфанрікс-гексу. Підвищення частоти репортування судом (з і без підвищення температури тіла) та гіпотонічно-гіпореспонсивних епізодів (ГГЕ) спостерігалося при сумісному застосуванні вакцин Превенар 13 та Інфанрікс-гексу. Застосування жарознижувальних препаратів слід починати відповідно до місцевих рекомендацій щодо лікування дітей із судомними розладами або дітей з наявністю в анамнезі фебрильних судом, та у всіх дітей, яким вводили препарат Превенар 13 одночасно з вакцинами, що містять цільноклітинний кашлюковий компонент.Підвищення частоти репортування судом (з і без підвищення температури тіла) та гіпотонічно-гіпореспонсивних епізодів (ГГЕ) спостерігалося при сумісному застосуванні вакцин Превенар 13 та Інфанрікс-гексу. Застосування жарознижувальних препаратів слід починати відповідно до місцевих рекомендацій щодо лікування дітей із судомними розладами або дітей з наявністю в анамнезі фебрильних судом, та у всіх дітей, яким вводили препарат Превенар 13 одночасно з вакцинами, що містять цільноклітинний кашлюковий компонент.Підвищення частоти репортування судом (з і без підвищення температури тіла) та гіпотонічно-гіпореспонсивних епізодів (ГГЕ) спостерігалося при сумісному застосуванні вакцин Превенар 13 та Інфанрікс-гексу. Застосування жарознижувальних препаратів слід починати відповідно до місцевих рекомендацій щодо лікування дітей із судомними розладами або дітей з наявністю в анамнезі фебрильних судом, та у всіх дітей, яким вводили препарат Превенар 13 одночасно з вакцинами, що містять цільноклітинний кашлюковий компонент.Застосування жарознижувальних препаратів слід починати відповідно до місцевих рекомендацій щодо лікування дітей із судомними розладами або дітей з наявністю в анамнезі фебрильних судом, та у всіх дітей, яким вводили препарат Превенар 13 одночасно з вакцинами, що містять цільноклітинний кашлюковий компонент.Застосування жарознижувальних препаратів слід починати відповідно до місцевих рекомендацій щодо лікування дітей із судомними розладами або дітей з наявністю в анамнезі фебрильних судом, та у всіх дітей, яким вводили препарат Превенар 13 одночасно з вакцинами, що містять цільноклітинний кашлюковий компонент. Згідно з даними постмаркетингового дослідження профілактичного застосування жарознижувальних засобів на імунну відповідь на введення вакцини Превенар 13, передбачається, що профілактичне призначення ацетомінофену (парацетамолу) може знижувати імунну відповідь на серію первинної вакцинації препаратом Превенар 13. застосування парацетамолу не змінюється. Клінічне значення цих даних невідоме. Діти та підлітки у віці 6-17 років Дані про застосування препарату Превенар 13 одночасно з вакциною проти папіломавірусної інфекції людини, кон'югованої менінгококовою вакциною, вакциною проти правця, дифтерії та кашлюку, кліщового енцефаліту відсутні. Особи віком 18-49 років Дані щодо одночасного застосування препарату Превенар 13 з іншими вакцинами відсутні. Особи віком 50 років і старші Вакцина Превенар 13 може використовуватись спільно з тривалентною інактивованою вакциною проти сезонного грипу (ТГВ). При комбінованому застосуванні вакцин Превенар 13 та ТГВ імунні відповіді на вакцину ТГВ співпадали з відповідями, отриманими при застосуванні однієї вакцини ТГВ, імунні відповіді на вакцину Превенар 13 були нижчими, ніж при застосуванні тільки препарату Превенар 13. Клінічна значимість даного факту. Частота розвитку місцевих реакцій не збільшувалася при одночасному введенні препарату Превенар 13 з інактивованою грипозною вакциною, тоді як частота загальних реакцій (головний біль, озноб, висипання, зниження апетиту, біль у суглобах та м'язах) при одночасної імунізації підвищувалася. Одночасне застосування коїться з іншими вакцинами не досліджувалося.Спосіб застосування та дозиВакцину вводять у разовій дозі 0,5 мл внутрішньом'язово. Дітям перших років життя вакцину вводять у верхньо-зовнішню поверхню середньої третини стегна, особам старше 2 років – у дельтоподібний м'яз плеча. Перед застосуванням шприц із вакциною Превенар 13 необхідно добре струсити до отримання гомогенної суспензії. Не використовувати, якщо при огляді вмісту шприца виявляються сторонні частинки, або вміст виглядає інакше, ніж у розділі "Лікарська форма, склад та упаковка". Не можна вводити Превенар 13 внутрішньосудинно та внутрішньом'язово в сідничну область! Якщо розпочато вакцинацію препаратом Превенар 13, рекомендується завершити її також вакциною Превенар 13. При вимушеному збільшенні інтервалу між ін'єкціями будь-якого з наведених вище курсів вакцинації, введення додаткових доз вакцини Превенар 13 не вимагається. Вік початку вакцинації Схема вакцинації Інтервали та дозування 2-6 міс 3+1 або 2+1 Індивідуальна імунізація: 3 дози з інтервалом не менше 4 тижнів між введеннями. Першу дозу можна вводити з 2 місяців. Ревакцинація одноразово на 11-15 міс. Масова імунізація дітей: 2 дози з інтервалом не менше 8 тижнів між введеннями. Ревакцинація одноразово на 11-15 міс. 7-11 міс 2+1 2 дози з інтервалом не менше 4 тижнів між введеннями. Ревакцинація одноразово на другому році життя 12-23 міс 1+1 2 дози з інтервалом не менше 8 тижнів між введеннями 2 роки і старше 1 Одноразово Діти, раніше вакциновані препаратом Превенар Вакцинація проти пневмококової інфекції, розпочата 7-валентною вакциною Превенар, може бути продовжена вакциною Превенар 13 на будь-якому етапі схеми імунізації. Особи віком 18 років і старші Превенар 13 вводиться одноразово. Необхідність ревакцинації Превенаром 13 не встановлена. Рішення про інтервал між введенням вакцин Превенар 13 та ППВ23 слід приймати відповідно до офіційних методичних рекомендацій. Особливі групи пацієнтів У пацієнтів після трансплантації гемопоетичних стовбурових клітин рекомендується серія імунізації, що складається з 4 доз Превенару 13 по 0.5 мл. Перша серія імунізації складається із введення 3 доз препарату: перша доза вводиться з 3-го по 6-й місяць після трансплантації. Інтервал між вступами має становити 1 місяць. Ревакцинуючу дозу рекомендується вводити через 6 місяців після введення третьої дози. Недоношеним дітям рекомендується чотириразова вакцинація. Перша серія імунізації складається із 3 доз. Першу дозу слід вводити у віці 2 місяців, незалежно від маси тіла дитини з інтервалом 1 місяць між дозами. Введення четвертої (бустерної) дози рекомендується у віці 12-15 місяців. Імуногенність та безпека вакцини Превенар 13 був підтверджений для пацієнтів похилого віку.ПередозуванняПередозування вакцини Превенар 13 малоймовірне, т.к. вакцину випускають у шприці, що містить лише одну дозу.Запобіжні заходи та особливі вказівкиЗ урахуванням рідкісних випадків анафілактичних реакцій, наявних при застосуванні будь-яких вакцин, вакцинований пацієнт повинен перебувати під медичним наглядом як мінімум 30 хв після імунізації. Місця проведення імунізації мають бути забезпечені засобами протишокової терапії. Вакцинацію недоношених (як і доношених) дітей слід розпочинати з другого місяця життя (паспортний вік). При прийнятті рішення про вакцинацію недоношену дитину (народжену в терміні Як і інші внутрішньом'язові ін'єкції, пацієнтам з тромбоцитопенією та/або іншими порушеннями системи згортання крові та/або у разі лікування антикоагулянтами, вакцинацію препаратом Превенар 13 слід проводити з обережністю, за умови стабілізації стану пацієнта та досягнення контролю гемостазу. Можливе підшкірне введення вакцини Превенар 13 даній групі пацієнтів. Превенар 13 не може забезпечити профілактику захворювань, викликаних пневмококами інших серотипів, антигени яких не входять до цієї вакцини. Дітям із груп високого ризику віком до 2 років слід проводити первинну вакцинацію препаратом Превенар 13 відповідно до віку. У пацієнтів з порушенням імунореактивності вакцинація може супроводжуватись зниженим рівнем антитілоутворення. Застосування Превенар 13 та ППВ23 Для формування імунної пам'яті імунізацію проти пневмококової інфекції переважно починати з вакцини. Превенар 13. Необхідність ревакцинації не визначена. Особам з груп високого ризику для розширення охоплення серотипів надалі може бути рекомендовано введення ППВ23. Є дані клінічних досліджень вакцинації ППВ23 через 1 рік, а також через 3.5-4 роки після вакцини Превенар 13. При інтервалі між вакцинаціями 3.5-4 роки імунна відповідь на ППВ23 була вищою без змін реактогенності. Дітям, щепленим вакциною Превенар 13 і які входять до групи високого ризику (наприклад, з серповидно-клітинною анемією, аспленією, ВІЛ-інфекцією, хронічним захворюванням або імунною дисфункцією), ППВ23 вводиться з інтервалом не менше 8 тижнів. У свою чергу пацієнти, які входять до групи високого ризику пневмококової інфекції (пацієнти з серповидно-клітинною анемією або ВІЛ-інфекцією), включаючи пацієнтів, раніше вакцинованих однією або декількома дозами ППВ23, можуть отримати як мінімум одну дозу вакцини Превенар 13. Рішення про інтервал між введеннями ППВ23 та вакцини Превенар 13 має прийматися відповідно до офіційних рекомендацій. У ряді країн (США) інтервал, що рекомендується, становить не менше 8 тижнів (до 12 місяців). Якщо пацієнт раніше був щеплений ППВ23, Превенар 13 слід вводити не раніше ніж через 1 рік. У РФ вакцинація ПКВ13 рекомендована всім дорослим особам, які досягли віку 50 років, та пацієнтам груп ризику, причому вакцина ПКВ13 вводиться першою з можливою подальшою ревакцинацією ППВ23 з інтервалом не менше 8 тижнів. Превенар містить 13 менше 1 ммоль натрію (23 мг) на дозу, тобто практично не містить натрію. У межах зазначеного терміну придатності Превенар 13 зберігає стабільність протягом 4 днів при температурі до 25°C. Після закінчення цього періоду препарат слід або негайно використовувати, або повернути до холодильника. Ці дані не є вказівками щодо умов зберігання та транспортування, але можуть бути підставою для вирішення використання вакцини у разі тимчасових коливань температури при зберіганні та транспортуванні. Вплив на здатність до керування автотранспортом та управління механізмами Превенар 13 не має або незначно впливає на здатність керувати автомобілем і користуватися технікою. Однак деякі реакції, зазначені в розділі "Побічна дія", можуть тимчасово впливати на здатність керувати транспортним засобом та потенційно небезпечними механізмами.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаКапсули – 1 капс. (290 мг): ліофілізовані антагоністично активні лактобацили та біфідобактерії штамів Lactobacillus rhamnosus, Lactobacillus acidophilus, Bifidobacterium breve, Bifidobacterium longum – 3,9 млрд (13,4 млрд мікроорганізмів на 1 г); інші інгредієнти: мальтодекстрин; магнію стеарат; желатин (капсула). У флаконах 90 шт.ХарактеристикаБіологічно активна добавка до їжі, що містить мікроорганізми, що входять до складу природної кишкової флори людини: спеціально підібрані для різних вікових груп, піддані сушінню сублімацією суміші лакто- та біфідобактерій (пробіотики).Фармакотерапевтична групаНормалізує мікрофлору кишечника. Пробіотики володіють антагоністичною активністю по відношенню до умовно-патогенної флори, конкурентно витісняючи її при порушенні мікробіоценозу кишечника. гниття бактерій та дріжджового гриба, покращує травлення, збільшує утворення вітамінів групи B.РекомендуєтьсяЯк джерело мікроорганізмів-пробіотиків (лакто- та біфідобактерій) для нормалізації складу мікрофлори кишечника.Протипоказання до застосуванняІндивідуальна непереносимість компонентів продукту Прімадофілус.Спосіб застосування та дозиВсередину під час їжі. Дорослим – по 1 капс. 1 раз на день протягом 2-4 тижнів.Запобіжні заходи та особливі вказівкиПеред застосуванням проконсультуйтеся зі спеціалістом.Умови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаПорошок - 1 фл. Активні речовини: ліофілізовані культури пробіотичних мікроорганізмів (Bifidobacterium infantis, Bifidobacterium longum, Lactobacillus rhamnosus, Lactobacillus acidophilus) – 2 млрд мікроорганізмів (на момент випуску); допоміжні речовини: гранульований кукурудзяний сироп; мальтодекстрин; антистежуючий агент діоксид кремнію; антиокислювач аскорбінова кислота. У флаконах по 141,75 чи 50 г.ХарактеристикаБіологічно активна добавка до їжі, що містить мікроорганізми, що входять до складу природної кишкової флори людини: спеціально підібрані для різних вікових груп, піддані сушінню сублімацією суміші лакто- та біфідобактерій (пробіотики).Фармакотерапевтична групаНормалізує мікрофлору кишечника. Пробіотики володіють антагоністичною активністю по відношенню до умовно-патогенної флори, конкурентно витісняючи її при порушенні мікробіоценозу кишечника. гниття бактерій та дріжджового гриба, покращує травлення, збільшує утворення вітамінів групи B.Показання до застосуванняПримадофілус застосовується при захворюваннях травного тракту, що супроводжуються дисбактеріозами, а також при тривалій антибіотикотерапії для відновлення та підтримки нормальної мікрофлори кишечника, при харчовій алергії, алергодерматозах (діатезах у дітей), у складі комплексної терапії, гінгівіті, стоматиті, пародонтиті, молочному.РекомендуєтьсяЯк джерело мікроорганізмів-пробіотиків (лакто- та біфідобактерій) для нормалізації складу мікрофлори кишечника у дітей з народження до 5 років.Протипоказання до застосуванняІндивідуальна непереносимість компонентів продукту Прімадофілус.Спосіб застосування та дозиВсередину. Дітям: від народження до 1 року – по 1/2 ч.л. (1,5 г) 1 раз на день за 10 хв до першого годування; 1-5 років – по 1 ч.л. 1 разів на день. Слід використати чисту суху ложку. Розводять у кип'яченій охолодженій воді, суміші, грудному молоці або будь-якій рідині (мінімум 10 мл) безпосередньо перед вживанням. Тривалість прийому - 2-4 тижні.Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекБез рецептаВідео на цю тему
Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекБез рецептаВідео на цю тему.
Склад, форма випуску та упаковкаДапоксетину гідрохлорид 33,6 мг. Показання до застосуванняЛікування передчасної еякуляції у чоловіків віком від 18 до 64 років. Протипоказання до застосуванняГіперчутливість до дапоксетину гідрохлориду або будь-якого іншого компонента препарату; виражені захворювання серця, зокрема.
4 902,00 грн
0,00 грн
Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему.
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему.
462,00 грн
392,00 грн
Склад, форма випуску та упаковкаAqua, Glucosamine Sulphate Potassium (глюкозаміну сульфат), Propylene Glycol, Chondroitin Sulfate (хондроїтину сульфат), Xanthan Gum, Pelos (шунгіт), Methylsulfonylmethane, PEG-40 Hydrogenated Castor Oil, Lavandula Officinalis (Resemary) Leaf Oil (ефірне масло розмарину), Phenoxyethanol, Chlorphenesin, Tetrasodium EDTA.ХарактеристикаГель-бальзам серії «Шунгіт» для суглобів «Хондросуставіт XS28 форте» рекомендується як допоміжний засіб при захворюванні суглобів, остеохондрозі, радикуліті, артрозі, артриті, подагрі. Комбінована формула з використанням хондроїтину, глюкозаміну, шунгіту сприяє відновленню хрящових поверхонь суглобів та хребта, зменшенню болючості та збільшенню рухливості уражених суглобів, уповільнює процес руйнування суглобових тканин, стимулює регенерацію хрящової тканини. Шунгіт надає потужну протизапальну та антиоксидантну дію, блокує процеси окислення в клітинах, тим самим захищаючи їх від руйнівної дії вільних радикалів. Глюкозамін є необхідним компонентом для побудови сполучної тканини організму. Бере участь у формуванні нігтів, зв'язок, шкіри, кісток та сухожилля. Глюкозамін забезпечує в'язке еластичне мастило суглобів і допомагає регенерувати пошкоджені хрящі, суттєво знижує хворобливі симптоми. Хондроїтин сульфат - це високомолекулярний полісахарид, що відноситься до групи глюкозаміногліканів. Будучи хондропротективним засобом («хондропротекція» означає захист хряща), він сприяє активній регенерації хряща, покращує еластичність хрящової тканини, сприяє зниженню хворобливих симптомів при суглобових пошкодженнях і відновленню рухливості суглобів.ІнструкціяНаносити масажними рухами на проблемну область до повного вбирання 2-3 десь у день. Тривалість застосування 2-3 тижні. Курс повторити через 3 місяці або за необхідності.Протипоказання до застосуванняІндивідуальна нестерпність компонентів.Запобіжні заходи та особливі вказівкиТільки для зовнішнього застосування. Уникайте попадання в очі. У разі попадання в очі, негайно промийте їх водою.Умови відпустки з аптекБез рецептаВідео на цю тему
504,00 грн
0,00 грн
Фасування: N1 Форма випуску: олія косметична Упакування: фл. з розпилювачем Виробник: Аспера Завод-виробник: Аспера(Росія). .
Склад, форма випуску та упаковкаТаблетка - 1 таб. Активні речовини: 6 мг лютеїну, 0,3 мг зеаксантину, 20 мг екстракту чорниці, 30 мг вітаміну Е, 50 мкг селену. 10 штук у блістері по 735мг., 3 блістери в упаковці.ХарактеристикаЧинить загальнозміцнюючу дію; Знімає роздратування та втому очей; Покращує адаптацію зору у темряві; Зміцнює капіляри очей;Фармакотерапевтична групаЗміцнююче, що відновлює.РекомендуєтьсяВтрата гостроти зору; Деформація структур ока у похилому віці; Ретинопатія (ураження сітчастої оболонки, що не супроводжується запальним процесом); Тривала напруга очей (робота за комп'ютером); Регулярний контакт із інтенсивним джерелом світла; Передопераційний та післяопераційний період при видаленні катаракти;Протипоказання до застосуванняІндивідуальна нестерпність компонентів.Вагітність та лактаціяПротипоказаний до застосування під час вагітності та дітям віком до 3 років.Побічна діяМожливий розвиток алергічних реакцій.Спосіб застосування та дозиПриймати по 1 таблетці на день, дітям старше 3 років – 1/2 таблетки на день. Розсмоктувати пігулку до повного розчинення.Запобіжні заходи та особливі вказівкиПеред застосуванням проконсультуйтеся зі спеціалістом.Умови відпустки з аптекБез рецептаВідео на цю тему
Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекБез рецептаВідео на цю тему.
Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекБез рецептаВідео на цю тему.
Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекБез рецептаВідео на цю тему.
Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекБез рецептаВідео на цю тему.
Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекБез рецептаВідео на цю тему.
Фасування: N10 Форма випуску: капс. Упакування: упак. Виробник: ВТФ ТОВ Завод-виробник: APN Labs.
Дозировка: 227 мг Форма выпуска: капс. Упаковка: блистер Производитель: Лаборатории МАЙОЛИ-СПИНДЛЕР Завод-производитель: Биофарма СПА(Испания). .
Склад, форма випуску та упаковкаКапсули - 1 капс. Активні речовини: не менше 3,0 млрд. ДЕЯ: Lactobacillus plantarum СЕСТ 7484, Lactobacillus plantarum CECt7484, Pediococcus acidilactici CECT 7483; допоміжні речовини: мальтодекстрин; магнію стеарат E470b; кремнію діоксид E5S1; Капсули: гіпромелоза Е464, титану діоксид Е171. 15 капсул масою 435,5 мг у блістері та картонній пачці.ХарактеристикаПробіотики - це живі мікроорганізми, які, згідно з визначенням Всесвітньої гастроентерологічної. Організації111, при прийомі в необхідних кількостях благотворно впливають на здоров'я людини. Пробіолог СРК біологічно активна добавка, запатентована компанією AB-BIOTICS SA і що складається з комбінації 3 штамів молочнокислих бактерій: Lactobacillus plantarum (СЕСТ 7484 та 7485) та Pediococcus acidilactici (СЕСТ 7483). Одна капсула містить щонайменше 3,0 млрд. живих мікроорганізмів. Штами бактерій у складі ПробіоЛог СРК мають кислотостійкі властивості, завдяки яким вони зберігають свою життєздатність при проходженні через кисле середовище шлунка. Велика кількість видів молочнокислих бактерій має тривалий досвід безперечного безпечного застосування. Європейське відомство з безпеки харчових продуктів розробило систему, яка надає статус «кваліфікованої презумпції безпеки» (QPS) таксономічним одиницям із підтвердженим тривалим досвідом безперечного безпечного застосування. Штами СЕСТ 7483, СЕСТ 7484 і СЕСТ 7485 належать до бактеріальних видів, які мають статус QPS. Синдром Роздратованого Кишечника (СРК) - це стан, що характеризується дискомфортом та болем у ділянці живота, здуттям живота, зміною моторики та транзиту кишечника, коли симптоми неможливо пояснити структурними відхиленнями.РекомендуєтьсяЯк біологічно активну добавку до їжі -джерела пробіотичних мікроорганізмів (лактобактерій) та молочнокислих мікроорганізмів (Pediococcus acidilactici) для: Нормалізація роботи кишечника у людей з функціональними розладами кишечника, у тому числі синдром роздратованого кишечника. Зниження запалення слизової оболонки кишечника. Поліпшення якості життя при болю у животі функціонального характеру.Протипоказання до застосуванняІндивідуальна нестерпність компонентів. Перед застосуванням рекомендується проконсультуватися з лікарем.Спосіб застосування та дозиПробіолог СРК рекомендований для застосування дорослим та дітям старше 14 років: приймати по одній капсулі на день під час їжі (можна розкрити капсулу та висипати вміст у негарячу їжу). Тривалість прийому – не менше 3 тижнів, оптимально – 6 тижнів. За потреби прийом можна повторити.Умови відпустки з аптекБез рецептаВідео на цю тему
Форма випуску: капс. Виробник: Ленус Фарма Завод-виробник: Advance Pharma GmbH(Німеччина). .
Форма випуску: капс. Производитель: Ленус Фарма Завод-производитель: Advance Pharma GmbH(Германия). .
Дозування: 400 мг Фасування: N60 Форма випуску: капс. Упакування: упак. Виробник: Оптисалт Завод-производитель: Ростовская фармацевтическая фабрика(Россия).
Фасування: N14 Форма випуску: р-р Упакування: фл. Виробник: Дельта Медікел Промоушнз Завод-виробник: Геліта Хеалз Гмбх(Німеччина). .
674,00 грн
396,00 грн
Склад, форма випуску та упаковкаКапсули - 1 капс. Діюча речовина: тамсулозину гідрохлорид – 0,4 мг; Допоміжні речовини: целюлоза мікрокристалічна (тип 101), метакрилової кислоти та етилакрилату сополімер (1:1), дисперсія 30%, тальк, триетилцитрат; Оболонка: метакрилової кислоти та етилакрилату сополімер (1:1), дисперсія 30%, тальк, триетилцитрат. Корпус капсули: барвник заліза оксид червоний (Е 172), титану діоксид (Е 171), барвник заліза оксид жовтий (Е 172), желатин. Кришечка капсули: індигокармін (Е 132), барвник заліза оксид чорний (Е 172), титану діоксид (Е 171), барвник заліза оксид жовтий (Е 172), желатин. Капсули кишковорозчинні з пролонгованим вивільненням, 0,4 мг. По 10 капсул у блістер з ПВХ/ПЕ/ПВДХ/фольги алюмінієвої. По 1, 3 або 10 блістерів з інструкцією з медичного застосування препарату у картонній пачці.Інформація від виробникаТермін придатності до 3 років. Не застосовувати після закінчення терміну придатності, вказаного на упаковці.Опис лікарської формиНепрозорі желатинові капсули № 2 з корпусом світло-оранжевого кольору та кришечкою сіро-зеленого кольору. Вміст капсул: пелети від білого до майже білого кольору.ФармакокінетикаВсмоктування Після прийому внутрішньо тамсулозин швидко абсорбується в кишечнику і має майже 100% біодоступність. Всмоктування тамсулозину дещо сповільнюється після їди. Одинаковий рівень абсорбції може бути досягнутий у разі, якщо пацієнт щоразу приймає препарат після звичайного сніданку. Тамсулозин характеризується лінійною кінетикою. Після одноразового вживання в дозі 0,4 мг його максимальна концентрація в плазмі досягається через 6 годин. Після багаторазового прийому внутрішньо 0,4 мг на добу рівноважна концентрація досягається до 5-ї доби, при цьому її значення приблизно на 2/3 вище значення цього параметра після прийому одноразової дози. Розподіл Зв'язок із білками плазми крові – близько 99%, обсяг розподілу невеликий – 0,2 л/кг. Метаболізм Тамсулозин не піддається ефекту «першого проходження» і повільно метаболізується у печінці з утворенням менш активних метаболітів. Більшість тамсулозину присутня у крові у незміненій формі. В експерименті виявлено здатність тамсулозину трохи індукувати активність мікросомальних ферментів печінки. Виведення Тамсулозин та його метаболіти виводяться головним чином нирками, 9% препарату виводиться у незміненому вигляді. Період напіввиведення (Т1/2) тамсулозину становить приблизно 10 год (при одноразовому прийомі після їди), при багаторазовому прийомі – 13 год.ФармакодинамікаТамсулозин є специфічним блокатором постсинаптичних α1-адренорецепторів, що знаходяться в гладкій мускулатурі передміхурової залози, шийки сечового міхура та простатичної частини уретри. Блокада a α1-адренорецепторів тамсулозином призводить до зниження тонусу гладкої мускулатури передміхурової залози, шийки сечового міхура та простатичної частини уретри та покращення відтоку сечі. Одночасно зменшуються як симптоми спорожнення, так і симптоми наповнення сечового міхура, обумовлені підвищеним тонусом гладкої мускулатури і детрузорної гіперактивності при доброякісній гіперплазії передміхурової залози. Такий фармакологічний ефект зберігається протягом тривалого часу. Також істотно знижується необхідність оперативного втручання або катетеризації. Здатність тамсулозину впливати на α1A підтип адренорецепторів у 20 разів перевищує його здатність взаємодіяти з α1B підтипом адренорецепторів, розташованих у гладких м'язах судин. Завдяки своїй високій селективності тамсулозин не викликає клінічно значущого зниження системного артеріального тиску як у пацієнтів з артеріальною гіпертензією, так і у пацієнтів з нормальним вихідним рівнем артеріального тиску.Показання до застосуванняЛікування дизуричних розладів при доброякісній гіперплазії передміхурової залози (ДГПЗ).Протипоказання до застосуванняпідвищена чутливість до тамсулозину (включаючи ангіоневротичний набряк) та/або до будь-якої допоміжної речовини у складі препарату; ортостатична гіпотензія (у т. ч. в анамнезі); печінкова недостатність тяжкого ступеня; вік 8 років (у зв'язку з відсутністю клінічних даних щодо ефективності та безпеки застосування тамсулозину в даній віковій популяції). З обережністю ниркова недостатність тяжкого ступеня (кліренс креатиніну менше 10 мл/хв); при одночасному застосуванні з сильними та середньою активністю інгібіторами ізоферменту CYP3A4.Вагітність та лактаціяПрепарат Профлосин призначений для застосування тільки у чоловіків.Побічна діяМожливі небажані реакції при застосуванні препарату наведені нижче за низхідною частотою виникнення: часто (< 1/10, ≥1/100), нечасто (< 1/100, ≥1/1000), рідко (< 1/1000, ≥1/10000) ), дуже рідко (< 1/10000), частота невідома (за наявними даними встановити частоту неможливо), включаючи окремі повідомлення. Порушення з боку нервової системи: часто – запаморочення; нечасто – головний біль; рідко – непритомні стани. Порушення органу зору: частота невідома: - нечіткість зору, порушення зору. Порушення з боку серця: нечасто – «відчуття серцебиття». Порушення з боку судин: нечасто – ортостатична гіпотензія. Порушення з боку дихальної системи. грудної клітки та органів середостіння: нечасто – риніт; частота невідома – епістаксис (носова кровотеча). Порушення з боку шлунково-кишкового тракту: нечасто – запор, діарея, нудота, блювання; частота невідома – сухість у роті. Порушення з боку статевих органів та грудної залози: часто – порушення еякуляції, ретроградна еякуляція, анеякуляція; дуже рідко – пріапізм. Порушення з боку шкіри та підшкірних тканин: нечасто – висипання, свербіж шкіри, кропив'янка; рідко – ангіоневротичний набряк; дуже рідко – синдром Стівенса-Джонсона; частота невідома – багатоформна еритема, ексфоліативний дерматит. Загальні порушення: нечасто – астенія. У ході постреєстраційних спостережень були зареєстровані випадки розвитку синдрому інтраопераційної нестабільності райдужної оболонки ока (синдром «вузької зіниці») під час операції з приводу катаракти або глаукоми у пацієнтів, які приймали тамсулозин. Досвід постреєстраційного застосування: на додаток до перелічених вище небажаних реакцій на фоні застосування тамсулозину були зареєстровані окремі випадки фібриляції передсердь, порушення ритму серця, тахікардії та диспное. У зв'язку з тим, що дані були отримані методом спонтанних повідомлень у післяреєстраційний період застосування тамсулозину, неможливо з достатньою мірою надійності оцінити частоту розвитку даних небажаних реакцій та їх зв'язок з терапією тамсулозином.Взаємодія з лікарськими засобамиТамсулозин не взаємодіє з атенололом, еналаприлом та теофіліном. При одночасному застосуванні з циметидином відмічено деяке підвищення концентрації тамсулозину у плазмі; з фуросемідом – зниження концентрації тамсулозину у плазмі крові, однак це не потребує корекції дози препарату, оскільки концентрація тамсулозину залишається в межах нормального діапазону. Диклофенак та варфарин можуть збільшувати швидкість виведення тамсулозину. In vitro діазепам, пропранолол, трихлорметіазид, хлормадинон, амітриптилін, диклофенак, глібенкламід, симвастатин, варфарин не впливали на вільну фракцію тамсулозину у плазмі крові людини. У свою чергу тамсулозин не змінював вільні фракції діазепаму, пропранололу, трихлорметіазиду та хлормадинону. Одночасне застосування тамсулозину з сильними інгібіторами ізоферменту CYP3A4 може призвести до збільшення концентрації тамсулозину у плазмі. Одночасне застосування з кетоконазолом (сильний інгібітор ізоферменту CYP3A4) призводило до збільшення AUC та Сmax тамсулозину у 2,8 та 2,2 рази, відповідно. Тамсулозин не слід призначати одночасно з сильними інгібіторами ізоферменту CYP3A4 пацієнтам із порушенням метаболізму ізоферменту CYP2D6. Тамсулозин слід застосовувати з обережністю одночасно з сильними та середньою активністю інгібіторами ізоферменту) CYP3A4. Одночасне застосування тамсулозину з пароксетином, сильним інгібітором ізоферменту CYP2D6, призводило до збільшення Сmах та AUC тамсулозину в 1,3 та 1,6 разів, відповідно, проте дані зміни не мали клінічної значущості. Одночасне застосування тамсулозину з іншими блокаторами α1-адренорецепторів, інгібіторами холінестерази, алпростадилом, анестетиками, діуретиками, леводопою, міорелаксантами, нітратами, антидепресантами, бета-адреноблокаторами, блокаторами «кадного тиску».Спосіб застосування та дозиВсередину, по 1 капсулі 1 раз на добу після сніданку або першого їди. Капсулу слід ковтати повністю, не розжовуючи, запиваючи достатньою кількістю води. Капсулу не можна ділити на частини або розламувати, оскільки це може вплинути на швидкість вивільнення речовини, що діє. З огляду на прогресуючий характер захворювання, симптоматична терапія може проводитись тривалий час. Тривалість лікування визначає лікар. Застосування препарату в особливих клінічних групах пацієнтів Діти та підлітки до 18 років Відповідних показань для застосування препарату у пацієнтів віком до 18 років немає. Безпека та ефективність застосування тамсулозину у цій віковій категорії не вивчалися. У пацієнтів із порушенням функції нирок При нирковій недостатності легкого та середнього ступеня тяжкості корекції дози препарату не потрібне. Застосування тамсулозину у пацієнтів з тяжкою нирковою недостатністю (з кліренсом креатиніну менше 10 мл/хв) вимагає дотримання запобіжних заходів та ретельного медичного спостереження. У пацієнтів із порушенням функції печінки При печінковій недостатності легкого та середнього ступеня тяжкості корекції режиму дозування препарату не потрібно. Застосування тамсулозину при печінковій недостатності тяжкого ступеня протипоказано.ПередозуванняПовідомлень про випадки гострого передозування при прийомі препарату досі не спостерігалося. Передозування тамсулозину може потенційно призвести до тяжкої артеріальної гіпотензії (спостерігалася при різній виразності передозування). Теоретично є ймовірність різкого зниження артеріального тиску та тахікардії, що може вимагати проведення відповідних заходів. Для відновлення артеріального тиску (у тому числі при ортостатичній гіпотензії) та частоти серцевих скорочень до нормальних значень пацієнта необхідно вкласти в горизонтальне положення. За відсутності ефекту слід провести заходи для відновлення об'єму циркулюючої рідини та, при необхідності, застосувати судинозвужувальні засоби. Необхідний контроль функції нирок, а також проведення загальної підтримуючої терапії. Для запобігання подальшій абсорбції тамсулозину доцільним є промивання шлунка, прийом активованого вугілля або осмотичного проносного (наприклад, натрію сульфату). Проведення гемодіалізу недоцільно, оскільки тамсулозин має високу спорідненість до білків плазми крові.Запобіжні заходи та особливі вказівкиПри перших ознаках ортостатичної гіпотензії (запаморочення, слабкість) пацієнта слід посадити або укласти. Перед початком терапії препаратом Профлоксин слід виключити наявність у пацієнта захворювань та станів, здатних зумовити симптоматику, подібну до такої при доброякісній гіперплазії простати. Перед початком лікування та регулярно під час терапії має виконуватися пальцеве ректальне обстеження та, якщо потрібно, визначення концентрації специфічного простатичного антигену (ПСА). Застосування тамсулозину у пацієнтів з нирковою недостатністю тяжкого ступеня (кліренс креатиніну менше 10 мл/хв) потребує обережності, оскільки досліджень у цій популяції пацієнтів не проводилося. При оперативних втручаннях з приводу катаракти або глаукоми на фоні прийому препарату або при його попередньому застосуванні у деяких пацієнтів можливий розвиток синдрому інтраопераційної нестабільності райдужної оболонки ока (синдром «вузької зіниці»), що необхідно враховувати під час передопераційної підготовки пацієнта та проведення операції. Рекомендовано відмінити прийом тамсулозину за 1-2 тижні до оперативного втручання з приводу катаракти або глаукоми, проте користь відміни тамсулозину досі не доведена. Синдром «вузької зіниці» може розвинутись у пацієнтів, які приймали тамсулозин за більший період часу до оперативного втручання. Призначення тамсулозину пацієнтам, у яких планується оперативне втручання щодо катаракти чи глаукоми, не рекомендовано. У період передопераційної підготовки хірургу-офтальмологу слід уточнити факт застосування пацієнтом тамсулозину в даний час або раніше, щоб у разі потреби вжити відповідних заходів для запобігання «синдрому вузької» зіниці. У постреєстраційних дослідженнях було відзначено випадки порушення еякуляції, ретроградної еякуляції, анеякуляції. Відзначалися випадки розвитку тривалої ерекції та приапізму на фоні застосування α1-адреноблокаторів. У разі збереження ерекції протягом більше 4 годин слід негайно звернутися за медичною допомогою. Терапія приапізму повинна проводитися негайно, щоб уникнути пошкодження тканин статевого члена та незворотної втрати потенції. Вплив на здатність до керування транспортними засобами та механізмами Досліджень щодо впливу тамсулозину на здатність до керування транспортними засобами та механізмами не проводилося. Але, враховуючи можливість виникнення запаморочення, необхідно бути обережними при керуванні транспортними засобами та іншими механізмами, а також при заняттях іншими потенційно небезпечними видами діяльності. Умови зберігання: Зберігати при температурі не вище 25 °С.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекЗа рецептомВідео на цю тему