Все товары
Фасування: N1 Форма випуску: гель Упакування: пак. Виробник: Сентіс Русс Завод-производитель: Джеомед Илач ве Саглыг Урунлери А. С.
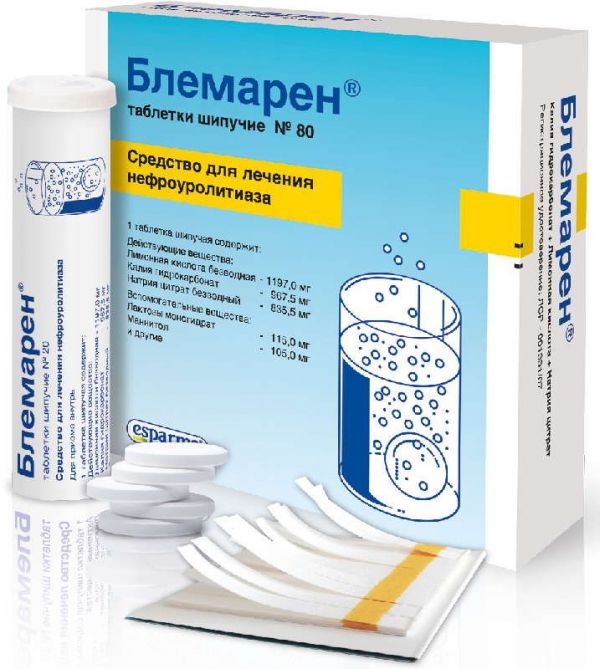
Склад, форма випуску та упаковкаПігулки - 1 таб. діючі речовини: лимонна кислота безводна – 1197,0 мг, калію гідрокарбонат – 967,5 мг, натрію цитрат безводний – 835,5 мг; допоміжні речовини: лактози моногідрат - 115,0 мг, манітол - 105,0 мг, адіпінова кислота - 35,0 мг, макрогол 6000 (поліетиленгліколь 6000) - 100,0 мг, натрію сахаринат (сахарин натрію) -1 мг, ароматизатор лимонний – 35,0 мг. Пігулки шипучі. По 20 таблеток у пластикову тубу з поліпропілену, закупорену пластиковою кришкою з вологопоглиначем. 4 туби разом з індикаторним папером, контрольним календарем та інструкцією із застосування поміщають у пачку картонну.Опис лікарської формиКруглі плоскоциліндричні пігулки білого кольору, з фаскою, зі слабким запахом лимона.Фармакотерапевтична групаЗасіб для лікування нефроуролітіазу.ФармакокінетикаБіодоступність – близько 100%. Після одноденного прийому препарату Блемарен® введена кількість натрію та калію виділяється з організму нирками протягом 24 - 48 годин. При тривалому застосуванні препарату добове виведення калію та натрію відповідає добовому споживанню. У крові або плазмі крові не відзначають істотних змін показників газів у крові або електролітів. Це означає, що завдяки нирковому регулюванню олужнення кислотно-лужний баланс в організмі зберігається, а накопичення натрію та калію при нормальній функції нирок не відбувається.ФармакодинамікаПри розчиненні шипучих таблеток Блемарен у воді утворюється калію-натрію гідроцитрат і вуглекислий газ. Під час прийому препарату відбувається підвищення показника pH сечі. Таким чином, препарат розчиняє та попереджає утворення сечокислого каміння. Крім того, посилює виділення цитратів і знижує виведення кальцію, покращує розчинність оксалату кальцію в сечі, інгібує утворення кристалів і, отже, перешкоджає утворенню кальцій-оксалатного каміння.Показання до застосуваннярозчинення сечокислого та кальцій-оксалатного каміння в сечовивідних шляхах попередження їх утворення; розчинення змішаних сечокис-оксалатних каменів (при вмісті оксалатів менше 25%); олужнення сечі в осіб, які отримують цитостатики або препарати, що підвищують виведення сечової кислоти; при лікуванні пацієнтів з цистиновим камінням; симптоматичне лікування порфірії шкіриПротипоказання до застосуваннягіперчутливість; дефіцит лактази, непереносимість лактози, глюкозогалактозна мальабсорбція; гостра та хронічна ниркова недостатність; метаболічний алкалоз; інфекції сечовивідних шляхів, спричинені мікроорганізмами, що розщеплюють сечовину; епізодична спадкова адинамія; необхідність дотримання суворої дієти без солі (наприклад, при важких формах артеріальної гіпертензії); дитячий вік до 12 років (оскільки відсутній достатній клінічний досвід щодо цієї вікової групи).Вагітність та лактаціяПідтверджених даних про небажану дію лікарського препарату Блемарен® при вагітності та в період грудного вигодовування немає. Прийом препарату можливий після консультації з лікарем.Побічна діяЗа даними Всесвітньої організації охорони здоров'я (ВООЗ), небажані ефекти класифіковані відповідно до їх частоти розвитку наступним чином: дуже часто (> 1/10), часто (> 1/100, < 1/10), нечасто (> 1/1000, < 1/100), рідко (> 1/10000, < 1/1000) та дуже рідко (< 1/10000); частота невідома (частоту виникнення явищ не можна визначити на підставі наявних даних). При індивідуальній непереносимості компонентів препарату можливі алергічні реакції. З боку шлунково-кишкового тракту: часто – біль у ділянці живота, нудота, блювання, діарея. З боку обміну речовин та харчування: частота невідома – набряки (затримка натрію), метаболічний алкалоз.Взаємодія з лікарськими засобамиОдночасний прийом препаратів, що містять цитрати та алюміній, може призвести до посилення всмоктування алюмінію. Проміжок між прийомами таких препаратів повинен становити не менше 2 годин. Може послаблюватися ефект серцевих глікозидів, при їх одночасному призначенні з препаратом Блемарен® у зв'язку з наявністю у складі препарату калію. Деякі лікарські засоби, що знижують артеріальний тиск (антагоністи альдостерону, калійзберігаючі діуретики, блокатори ангіотензинперетворюючого ферменту, сартани), а також протизапальні нестероїдні засоби та аналгетики можуть знижувати виведення калію.Спосіб застосування та дозиПеред прийомом внутрішньо таблетки розчиняють у 200 мл рідини (вода, чай, фруктові соки або лужна мінеральна вода). Можлива наявність незначної каламутності та невеликої кількості нерозчинених частинок на поверхні. Добова доза – 2 – 6 таблеток. Добова доза рівномірно розподіляється на 3 рівні частини та приймається після їжі протягом дня. Контроль ефективності препарату здійснюють шляхом визначення pH свіжої сечі 3 рази на день перед черговим прийомом препарату за допомогою індикаторного паперу, вкладеного в кожну пачку. Індикаторну зону тестової смужки слід занурити в сечу на 5 -10 с, після чого вийняти і через 2 хв порівняти отриманий колір тестової смужки зі шкалою кольорів, нанесеної на комплект індикаторних смужок. Отриману величину pH слід записати в контрольний календар, вкладений у пачку. На основі отриманих даних лікарем підбирається індивідуальне дозування для ефективної терапії. Доза вважається правильно підібраною у тому випадку, якщо pH протягом доби знаходиться у рекомендованих межах для кожного показання. Для розчинення сечокислого каміння pH сечі повинен бути в межах 7,0 - 7,2. Для розчинення уратно-оксалатного змішаного каміння та попередження утворення кальцій-оксалатного каміння pH сечі необхідно підтримувати на рівні 6,8 - 7,4. Для олужнення сечі у пацієнтів з цистиновими каменями pH сечі має бути в діапазоні 7,5 - 8,5. Для лікування порфірії pH сечі має бути в межах 7,2 – 7,5. При лікуванні цитостатиками pH сечі має бути не нижче 7,0. Якщо значення pH сечі нижче зазначеного, дозу необхідно збільшити, якщо він вище – знизити. Тривалість лікування щонайменше 4-6 міс. За наявності цистинового каміння та лікування порфірії для контролю ефективності слід використовувати спеціальний індикаторний папір для визначення pH в діапазоні 7,2 - 9,7 (не входить до комплекту).ПередозуванняПри нормальній функції нирок небажаний вплив препарату на зміну фізіологічних параметрів обміну речовин не відмічено ні при звичайній дозі, що рекомендується, ні при вищій, оскільки виділення надлишкових лугів нирками є природним механізмом регулювання кислотно-лужного балансу в організмі. Верхня межа діапазону показника pH сечі, зазначеного вище, не повинна бути перевищена протягом декількох днів, оскільки внаслідок підвищення показника pH (pH > 7,8) існує підвищений ризик кристалізації фосфатів. Можливе передозування можна коригувати шляхом зниження дози препарату. У разі потреби можна вжити заходів щодо лікування метаболічного алкалозу.Запобіжні заходи та особливі вказівкиСередня добова доза (4 шипучі таблетки) містить близько 1,5 мг калію і 0,9 г натрію (слід враховувати у хворих з обмеженням споживання кухонної солі). Можна застосовувати при хронічній нирковій недостатності, що не супроводжується затримкою іонів калію. Можна призначати пацієнтам із цукровим діабетом. При розчиненні сечокислого каміння не слід допускати багатоденного надмірного олужнення сечі, оскільки при збільшенні pH вище 7,8 можлива поява осаду фосфатних содей на поверхні сечокислих кристалів, що може перешкоджати їх подальшому розчиненню. Під час лікування слід обмежувати прийом продуктів, багатих на білки та пуринові основи, а також забезпечити достатнє споживання рідини (не менше 1,5-2 л). Вплив на здатність до керування автотранспортом та управління механізмами Препарат не впливає на здатність керувати транспортними засобами та іншими механізмами, що потребують підвищеної уваги.Умови відпустки з аптекБез рецептаВідео на цю тему
859,00 грн
816,00 грн
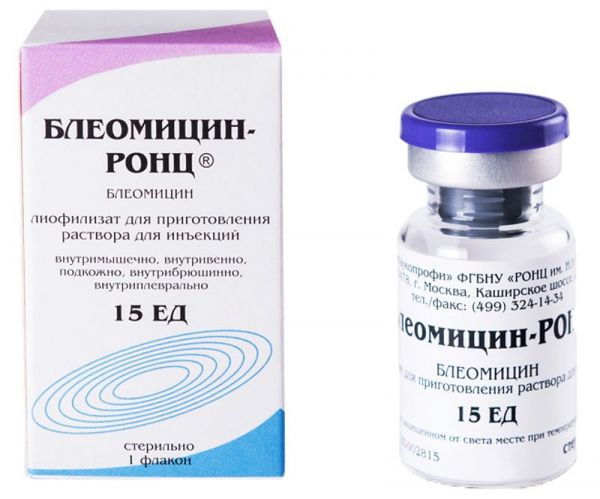
Склад, форма випуску та упаковкаЛіофілізат - 1 фл. активна речовина: блеоміцин 15 ОД (у вигляді блеоміцину сульфату); допоміжні речовини: ні. По 15 ОД у флакон безбарвного скла, закупорений пробкою бромбутилового каучуку під обкатку алюмінієвим ковпачком або алюмінієвим ковпачком із пластмасовою вставкою. По 1 флакону разом з інструкцією із застосування в картонну пачку.Опис лікарської формиПориста маса або порошок від білого до білого із жовтуватим відтінком кольору.Фармакотерапевтична групаПротипухлинний засіб - антибіотик.ФармакокінетикаПісля внутрішньом'язового введення препарату у дозі 15 ОД/м2 поверхні тіла максимальна концентрація у плазмі досягається через 30 хвилин після введення препарату. Після парентерального введення накопичується в пухлинних клітинах шкіри та легень, меншою мірою – нирках, очеревині, лімфатичних вузлах, мало – у гемопоетичній тканині. При інтраплевральному або внутрішньочеревному віданні системна абсорбція становить 45%. Зв'язок із білками плазми крові незначний. Механізм метаболізму невідомий; ймовірно, він відбувається в ході розщеплення ферментами у тканинах за участю ферменту блеоміцин-гідролази. Інтенсивність метаболізму в тканинах мінлива, що може визначати токсичну дію та протипухлинний ефект блеоміцину. Активність ферменту висока у печінці, нирках, у кістковому мозку та лімфатичних вузлах, але менша у шкірі та легенях. Динаміка концентрації у крові описується біекспотенційною кривою; період напіввиведення Т1/2 альфа – 25 хв, Т1/2 бета – 4 год. При кліренсі креатиніну більше 35 мл/хв Т1/2 становить 115 хв, менше 35 мл/хв – зростає експотенційно у міру зниження кліренсу креатиніну. Виводиться нирками, 60-70% у незміненому вигляді (у хворих із нормальною функцією нирок); при помірно вираженій хронічній нирковій недостатності (кліренс креатинінуФармакодинамікаБлеоміцин відноситься до протипухлинних антибіотиків і є сумішшю структурно пов'язаних водорозчинних солей глікопептидних антибіотиків, отриманих з культури Streptomyces verticillus. В основі механізму дії блеоміцину лежить фрагментація молекул ДНК у G1 фазі та на початку S-фази клітинного циклу, руйнування її спіралеподібної структури, що веде до гальмування поділу клітини. Найменшою мірою блеоміцин впливає на РНК та синтез білка. Чинить вибіркову дію щодо пухлин епідермального походження. При інтраплевральному введенні виявляє склерозуючі властивості. На відміну від більшості інших цитостатиків, блеоміцин мало токсичний щодо кісткового мозку, не має суттєвої імунодепресивної дії і не є нейротоксичним та кардіотоксичним препаратом.Показання до застосуванняБлеоміцин зазвичай застосовується як у вигляді монотерапії, так і в поєднанні з іншими цитостатиками та/або променевою терапією для лікування плоскоклітинних форм раку шкіри, голови та шиї, стравоходу, раку щитовидної залози, шийки матки, вульви, статевого члена, герміногенних пухлин яєчка. , хвороби Ходжкіна, неходжкінських лімфом (включаючи лімфосаркому та ретикулосаркому), саркоми Капоші при СНІДі, меланоми, злоякісних плевритів (як склерозуючий засіб), асциту на тлі злоякісних пухлин.Протипоказання до застосуванняПідвищена чутливість до блеоміцину; дихальна недостатність (фіброз легень; хронічна інтерстиціальна пневмонія); декомпенсована серцева недостатність; тяжка ниркова недостатність; вагітність та період грудного вигодовування. З обережністю: пригнічення кістковомозкового кровотворення, супутня або попередня променева терапія, гострі інфекційні або вірусні захворювання, ниркова та/або печінкова недостатність легкого або середнього ступеня тяжкості, дитячий та літній вік.Вагітність та лактаціяБлеоміцин протипоказаний для застосування при вагітності. При необхідності застосування в період лактації слід припинити вигодовування груддю. Жінки дітородного віку повинні використовувати надійні методи контрацепції під час застосування блеоміцину.Побічна діяЗ боку дихальної системи: інтерстиціальна пневмонія, фіброз легень, кашель, задишка, плеврит із больовим синдромом. З боку шкіри та шкірних придатків: дискератоз (стоншення або ущільнення шкіри) в області ліктьових або колінних суглобів, долонь, сідниць, лопаток, гіперемія, висип, стрії, гіперпігментація, свербіж шкіри, деформація та ламкість нігтів, гіперестезія шкіри та дистальних фаланг, гіперемія кінчиків пальців, алопеція. З боку системи травлення: анорексія, нудота, блювання, діарея, стоматит, зниження маси тіла (при тривалому застосуванні). Алергічні реакції: кропив'янка, анафілактичні реакції, ідіосинкразія (зниження артеріального тиску, сплутаність свідомості, лихоманка, озноб, дихання). З боку нервової системи: головний біль, запаморочення, непритомність. Інші: підвищення температури тіла та озноб (зазвичай через 2-6 годин після першої ін'єкції блеоміцину, при проведенні наступних ін'єкцій значно зменшується), судинні порушення (в т.ч. церебральний артеріїт, тромботична мікроангіопатія, інфаркт міокарда, синдром Рейно), п. підвищена стомлюваність, біль у ділянці пухлинних утворень, зміни показників функціональних проб печінки та нирок, незначне пригнічення функції кісткового мозку, кон'юнктивіт, вульвіт та інші прояви з боку слизових (частіше через 2-5 тижнів після початку терапії після досягнення сумарних доз 150-200 ОД). ). Місцеві реакції: флебіт та тромбоз (при перевищенні швидкості внутрішньовенного введення), локальні болі при інтраплевральному введенні.Взаємодія з лікарськими засобамиПри одночасному введенні блеоміцину з кармустином, мітоміцином, циклофосфамідом і метотрексатом, філграстимом та іншими цитокінами, а також попередньої або проведеної зараз променевої терапії на область грудної клітини підвищується ризик розвитку легеневої токсичності. Пацієнти, яким проводилося лікування із застосуванням блеоміцину, мають підвищений ризик легеневої токсичності при введенні кисню в процесі наркозу при оперативних втручаннях. Таким хворим рекомендується зниження концентрації кисню у процесі та після операції. У пацієнтів, яким проводиться комбіноване лікування блеоміцином та препаратами з класу вінкаалкалоїдів, підвищується ризик виникнення судинних порушень, внаслідок яких може розвинутись синдром Рейно: ішемія периферичних ділянок тіла, що призводить до некрозу цих ділянок (пальців рук та ніг та носа). При одночасному застосуванні блеоміцину з клозапіном збільшується ризик та тяжкість гематологічної токсичності внаслідок адитивного ефекту. Мієлотоксичні препарати та променева терапія підвищують частоту розвитку побічних явищ.Спосіб застосування та дозиБлеоміцин можна вводити внутрішньом'язово, внутрішньовенно, підшкірно, внутрішньочеревно або внутрішньоплеврально. У кожному індивідуальному випадку при виборі дози та режиму введення блеоміцину слід скористатися даними спеціальної літератури. Дози розраховуються на одиницю загальної площі поверхні тіла. Рекомендовані дози: внутрішньом'язово або підшкірно (1-5 мл води для ін'єкцій або 0,9% розчину натрію хлориду, чергуючи місця ін'єкцій) у дозі 10-20 ОД/м2 один або два рази на тиждень; внутрішньовенно струминно (5-10 мл 0,9% розчину натрію хлориду або води для ін'єкцій протягом 5-10 хвилин) у дозі 10-20 ОД/м2 один або два рази на тиждень; внутрішньовенно у вигляді 6-24 годинної інфузії (200-1000 мл 0,9% розчину натрію хлориду) у дозі 10-20 ОД/м2 протягом 4-7 днів кожні 3-4 тижні; внутрішньоплеврально та/або внутрішньочеревно (50-100 мл 0,9% розчину натрію хлориду після евакуації максимально можливої кількості ексудату) 60 ОД одноразово. Через підвищений ризик розвитку анафілактичної реакції у хворих на злоякісні лімфоми початкова доза може бути знижена (наприклад, до 2-3 ОД/м2). У разі відсутності гострої реакції на введення препарату, подальша терапія може бути продовжена у звичайній дозі. Загальна сумарна доза блеоміцину має перевищувати 400 ОД. Подальше продовження введення препарату можна здійснювати лише після оцінки легень. У пацієнтів похилого віку доза препарату визначається наступним чином: Вік (роки) Загальна доза Щотижнева доза 80 і старше 100 ОД 15 ОД 70-79 150-200 ОД 30 ОД 60-69 200-300 ОД 30-60 ОД Менше 60 400 ОД 30-60 ОД Введення блеоміцину дітям лише за "життєвими" показниками, визначення дози препарату має здійснюватися з розрахунку поверхні тіла. У хворих з порушенням функції нирок доза блеоміцину змінюється так: при концентрації креатиніну у сироватці 130-180 мкмоль/л доза препарату має бути знижена на 50%; при концентрації креатиніну у сироватці понад 180 мкмоль/л введення препарату відкладається до нормалізації показників рівня креатиніну. При проведенні променевої терапії доза блеоміцину повинна бути зменшена, оскільки опромінені тканини більш чутливі до препарату. Корекція дози препарату повинна здійснюватись і в тому випадку, якщо блеоміцин застосовується у поєднанні з іншими хіміопрепаратами.ПередозуванняСимптоми: артеріальна гіпотензія, лихоманка, прискорений пульс, бронхо-легеневі ускладнення та загальні симптоми анафілактичного шоку. Лікування: симптоматичне. При ускладненнях з боку бронхолегеневої системи застосовують глюкокортикостероїди та антибіотики широкого спектру.Запобіжні заходи та особливі вказівкиЛікування препаратом має проводитися під наглядом лікаря, який має досвід застосування протипухлинних препаратів. Хворим, яким проводиться лікування блеоміцином, слід регулярно проводити дослідження функції легень, а також рентгенографію органів грудної клітки. Токсичність блеоміцину збільшується при досягненні кумулятивної дози 400 БД (225 ОД/м2), однак токсична доза може бути значно нижчою у літніх пацієнтів, у хворих з порушенням функції нирок, з хворобами легень в анамнезі, у разі опромінення легень, що раніше проводилося, і куріння. Чутливість до блеоміцину підвищується у пацієнтів похилого віку. При появі кашлю, задишки, хрипів або рентгенологічних ознак інтерстиціальної пневмонії слід припинити введення блеоміцину доти, доки явища токсичної дії препарату не буде усунуто. При необхідності слід призначити антибіотики та глюкокортикостероїди. При виразковому стоматиті та алергічному висипанні лікування припиняють. Для усунення лихоманки можна приймати жарознижувальні засоби. Концентрація блеоміцину в плазмі різко збільшується при введенні препарату хворим з порушенням функції нирок. Під час лікування блеоміцином і як мінімум протягом 3-х місяців слід використовувати надійні методи контрацепції. Звичайні запобіжні заходи повинні дотримуватися в процесі приготування препарату та його введення. При попаданні препарату на шкіру або слизову оболонку ці місця слід промити водою протягом тривалого часу. Уникати введення розчину при зміні кольору та наявності великих частинок. Для введення використовують свіжоприготовлені розчини. Вплив на здатність до керування автотранспортом та управління механізмами Враховуючи, що при застосуванні Блеоміцину-РОНЦ® у хворих можуть виникнути запаморочення, сплутаність свідомості, нудота, непритомність, на час введення препарату слід утриматися від керування транспортними засобами та механізмами та виконання інших робіт, що потребують концентрації уваги та швидкості психомоторних реакцій.Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему
869,00 грн
840,00 грн
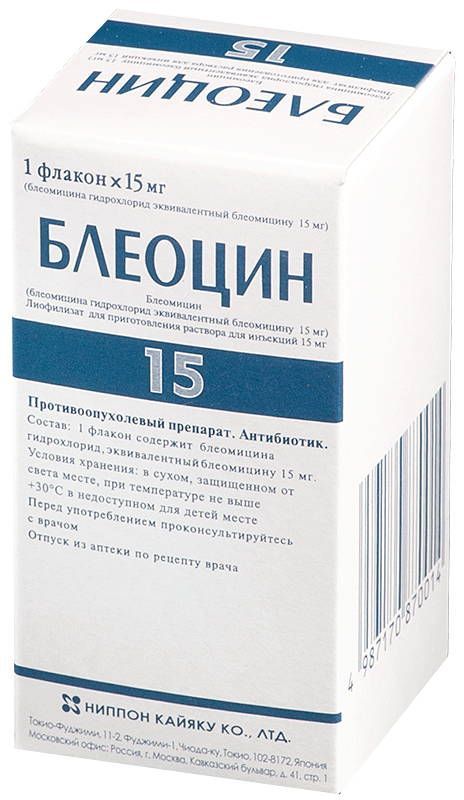
Склад, форма випуску та упаковкаАмпула або флакон з активною речовиною: блеоміцин 15 мг (у вигляді блеоміцину гідрохлориду). Ліофілізат для виготовлення розчину для ін'єкцій, 15 мг. По 15 мг у флаконі з нейтрального скла, закупореному гумовою пробкою, обжатою алюмінієвою кришкою з пластиковою вставкою FLIP OFF зеленого кольору (контроль першого розтину). По 1 флакону разом з інструкцією із застосування - у картонній пачці.Опис лікарської формиПорошок або пориста маса білого або білого кольору з жовтуватим відтінком. Гігроскопічний.Фармакотерапевтична групаПротипухлинний засіб - антибіотик.ФармакокінетикаПісля внутрішньом'язового введення препарату у дозі 15 мг/м2 поверхні тіла максимальна концентрація у плазмі досягається через 30 хв. після введення препарату. Блеоцин швидко розподіляється у тканинах організму з найбільшою концентрацією у шкірі, легенях, очеревині та лімфатичних вузлах. При інтраплевральній інстиляції системна абсорбція становить 45%. Зв'язок із білками плазми крові незначний. До цього часу механізм біотрансформації Блеоцину невідомий. Інактивація препарату здійснюється за участю ферменту блеоміцин-гідролази, головним чином, у плазмі крові, печінці та інших органах та меншою мірою у шкірі та у легенях. Період напіввиведення Блеоцину становить близько 2-3-х годин. Приблизно 60-70% введеної кількості Блеоцину виводиться у незміненому вигляді із сечею, за рахунок клубочкової фільтрації. Більшість дози препарату виводиться протягом 8-12 годин. Концентрація препарату в плазмі різко зростає у разі введення звичайної дози Блеоцину хворим на порушення функції нирок. При кліренсі креатиніну 35 мл/хв із сечею виділяється лише 20% препарату.ФармакодинамікаБлеоцин відноситься до протипухлинних антибіотиків і є сумішшю структурно пов'язаних водорозчинних солей глікопептидних антибіотиків. В основі механізму дії Блеоцину лежить фрагментація ДНК, руйнування її спіралеподібної структури, що веде до гальмування поділу клітини. Найменшою мірою Блеоцин впливає на РНК та синтез білка. На відміну від більшості інших цитостатиків, Блеоцин меншою мірою токсичний щодо кісткового мозку, не має імунодепресивної дії і не є нейротоксичним та кардіотоксичним препаратом. При інтраплевральному введенні виявляє склерозуючі властивості.Показання до застосуванняБлеоцин зазвичай застосовується як у вигляді монотерапії, так і в поєднанні з іншими цитостатиками та/або променевою терапією для лікування плоскоклітинних форм раку шкіри, голови та шиї, стравоходу, раку щитовидної залози, шийки матки, вульви, статевого члена, герміногенних пухлин яєчка , хвороби Ходжкіна, неходжкінських лімформ (включаючи лімфосаркому та ретикулосаркому), саркоми Капоші при СНІДі, меланоми, злоякісних плевритів (як склерозуючий засіб), асциту на тлі злоякісних пухлин.Протипоказання до застосуванняПідвищена чутливість до блеоміцину; гострі легеневі інфекції; виражені порушення функції легень; виражені порушення функції нирок; вагітність та період лактації. При супутній чи попередній променевій терапії, гострих інфекційних чи вірусних захворюваннях, порушення функції нирок, у дитячому віці.Побічна діяЗ боку органів дихання: у 2-10% випадках інтерстиціальна пневмонія (при появі задишки, кашель, хрипи у легенях) фіброз легень З боку шкіри та шкірних придатків: дискератоз (стоншення або ущільнення шкіри) в області ліктьових або колінних суглобів, долонь, сідниць, лопаток; гіперемія, висипання, стрії, гіперпігментація, свербіж шкіри, деформація і ламкість нігтів, гіперестезія шкіри та дистальних (нігтьових) фаланг, гіперемія кінчиків пальців, алопеція. Порушення з боку шкірного покриву зустрічається приблизно у 50% випадків, зазвичай після досягнення сумарної частки Блеоцину – 150-200 мг. У поодиноких випадках мають виражений характері і зазвичай зникають після завершення курсу. З боку шлунково-кишкового тракту: анорексія, нудота, блювання, діарея, стоматит, зниження маси тіла (при тривалому застосуванні). Алергічні реакції: кропив'янка, анафілактичні реакції (зниження артеріального тиску, сплутаність свідомості, пропасниця, озноб, свистяче дихання). Подібні реакції спостерігалися приблизно у 1% хворих на злоякісні лімфоми, зазвичай після першого або другого введення препарату. Інші: підвищення температури тіла та озноб (спостерігається у 20-60% хворих, зазвичай через 2-6 годин після першої ін'єкції Блеоцину, при проведенні наступних ін'єкцій значно зменшується), судинні порушення (в т.ч. церебральний артеріїт, тромботична мікроангіопатія, інфаркт міокарда, синдром Рейно), плевроперикардит, підвищена стомлюваність, біль у ділянці пухлинних утворень, локальні болі при інтраплевральному введенні; зміни показників функціональних проб печінки та нирок; незначне придушення функції кісткового мозку.Взаємодія з лікарськими засобамиПри одночасному введенні Блеоцину з кармустином (BCNU), мітоміцином С, циклофосфамідом, метотрексатом, філграстимом та іншими цитокінами, а також попередньої або проведеної зараз променевої терапії на область грудної клітини підвищується ризик розвитку легеневої токсичності. Пацієнти, яким проводилося лікування із застосуванням блеоміцину, мають підвищений ризик легеневої токсичності при введенні кисню в процесі наркозу при оперативних втручаннях. Таким хворим рекомендується зниження концентрації кисню у процесі та після операції. У пацієнтів, яким проводиться комбіноване лікування блеоміцином та препаратами з класу вінкаалкалоїдів, підвищується ризик виникнення судинних порушень, внаслідок яких може розвинутись синдром Рейно: ішемія периферичних ділянок тіла, що призводить до некрозу цих ділянок (пальців рук та ніг та носа). При одночасному застосуванні блеоміцину з клозапіном збільшується ризик та тяжкість гематологічної токсичності внаслідок адитивного ефекту. Мієлотоксичні препарати та променева терапія підвищують частоту розвитку побічних явищ.Спосіб застосування та дозиУ кожному індивідуальному випадку при виборі дози та режиму введення Блеоцину слід скористатися даними спеціальної літератури. Блеоцин можна вводити внутрішньом'язово, внутрішньовенно, підшкірно або внутрішньоплеврально. Рекомендовані дози: внутрішньом'язово (в 1-5 мл води для ін'єкцій, чергуючи місця ін'єкцій) або внутрішньовенно струминно (в 5-10 мл 0,9% розчину хлориду натрію або води для ін'єкцій протягом 5-10 хвилин) у дозі 10-15 мг/м2 один або двічі на тиждень; інтраплеврально (50-100 мл 0,9% розчину хлориду натрію після евакуації максимально можливої кількості ексудату) 60 мг одноразово. Через підвищений ризик розвитку анафілактичної реакції у хворих на злоякісні лімфоми початкова доза може бути знижена (наприклад, до 2-3 мг/м2). У разі відсутності гострої реакції на введення препарату подальша терапія може бути продовжена у звичайній дозі. Загальна сумарна доза Блеоцину не повинна перевищувати 400 мг та подальше продовження введення препарату можна здійснювати лише після оцінки функції легень. У пацієнтів похилого віку доза препарату визначається наступним чином: Вік 80 і більше: загальна доза - 100 мг; щотижнева доза – 15 мг. Вік 70-79 років: загальна доза – 150-200 мг; щотижнева доза – 30 мг. Вік 60-69 років: загальна доза – 200-300 мг; щотижнева доза – 30-60 мг. Вік менше 60: загальна доза – 400 мг; щотижнева доза – 30-60 мг. Введення Блеоцину дітям може проводитися лише в особливих випадках, визначення дози препарату має здійснюватись із розрахунку поверхні тіла. При проведенні променевої терапії доза Блеоцину повинна бути зменшена, оскільки опромінені тканини більш чутливі до препарату. Коректування дози препарату має здійснюватися і в тому випадку, якщо Блеоцин використовується у поєднанні з іншими хіміопрепаратами. У хворих з порушенням функції нирок доза Блеоцину змінюється наступним чином при рівні креатиніну в сироватці 130-180 мкмоль/л. Доза препарату повинна бути знижена на 50% при рівні креатиніну в сироватці більше 180 мкмоль/л.ПередозуванняБезпосередніми гострими реакціями у разі передозування є артеріальна гіпотензія, пропасниця, прискорений пульс та загальні симптоми шоку. Лікування симптоматичне. При ускладненнях з боку бронхолегеневої системи пацієнтам має бути призначене лікування глюкокортикостероїдами та антибіотиками широкого спектру.Запобіжні заходи та особливі вказівкиЛікування необхідно здійснювати під контролем лікаря, який має досвід проведення протипухлинної терапії. Хворим, яким проводиться лікування Блеоцином, слід регулярно проводити дослідження функції легень, а також рентгеноскопію органів грудної клітки. Токсичність Блеоцину збільшується при досягненні кумулятивної дози 400 мг (225 мг/м2), проте токсична доза може бути значно нижчою у літніх пацієнтів, у хворих з порушенням функції нирок, з хворобами легень в анамнезі, у разі опромінення легень, що раніше проводиться, і куріння. Чутливість до Блеоцину підвищується у пацієнтів похилого віку. При появі кашлю, задишки, хрипів або рентгенологічних ознак інтерстиціальної пневмонії слід припинити введення Блеоцину доти, доки явища токсичної дії препарату не буде усунуто. При необхідності слід призначити антибіотики та глюкокортикостероїди. Для усунення лихоманки можна приймати жарознижувальні засоби. Концентрація Блеоцину в плазмі різко збільшується при введенні препарату хворим з порушенням функції нирок. Під час лікування Блеоцином і як мінімум протягом 3-х місяців слід використовувати надійні методи контрацепції. Звичайні запобіжні заходи повинні дотримуватися в процесі приготування препарату та його введення. При попаданні препарату на шкіру або слизову оболонку ці місця слід промити водою протягом тривалого часу.Умови зберіганняУ холодильнику +2+8 градусівУмови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаЦукор, солодка, мед натуральний, базилік, ментол, евкаліптова олія, куркума, кориця, м'ята, кориця. РекомендуєтьсяРекомендується як додаткове джерело гліциризинової кислоти та ментолу; для підтримки функцій верхніх та нижніх дихальних шляхів. Протипоказання до застосуванняІндивідуальна непереносимість компонентів продукту, вагітність та годування груддю.
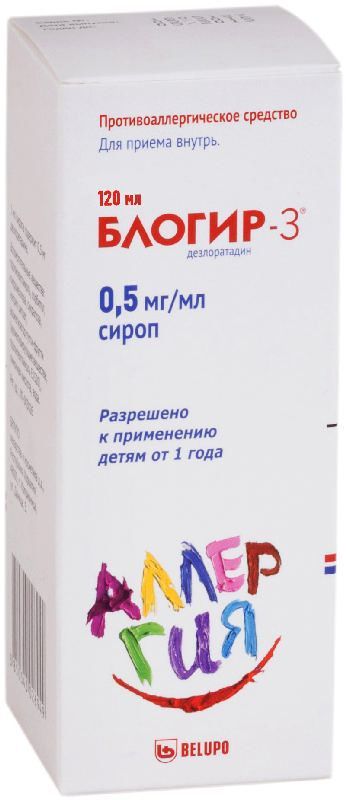
Склад, форма випуску та упаковкаСироп - 1 мл: Активна речовина: дезлоратадин 0,5 мг; Допоміжні речовини: пропіленгліколь – 150,0 мг, сорбітол – 150,0 мг, гіпромелоза – 3,5 мг, сукралоза – 2,0 мг, натрію цитрат – 1,26 мг, ароматизатор тутті-фрутті (ароматизуючі речовини, пропіленгліколь Е5 – 0,75 мг, лимонна кислота – 0,5 мг, вода – qs По 60 мл або 120 мл сиропу у флаконі темного скла, закупореному пластиковою кришкою білого кольору, що загвинчується, із захистом від розтину дітьми. Один флакон у комплекті з дозувальною ложкою, градуйованою на 2,5 мл та 5 мл, разом з інструкцією із застосування поміщають у картонну пачку.Опис лікарської формиПрозорий безбарвний розчин.ФармакокінетикаВсмоктування Після прийому внутрішньо дезлоратадин добре всмоктується у шлунково-кишковому тракті, визначається в плазмі через 30 хв після прийому внутрішньо. Максимальна концентрація Cmax досягається через 3 год. Розподіл Зв'язування дезлоратадину з білками плазми становить 83-87%. При застосуванні у дорослих та підлітків протягом 14 днів у дозі від 5 мг до 20 мг 1 раз на добу ознак клінічно значущої кумуляції дезлоратадину не виявлено. Одночасний прийом їжі або грейпфрутового соку не впливає на розподіл дезлоратадину (при прийомі дози 7,5 мг 1 раз на добу). Чи не проникає через гематоенцефалічний бар'єр. Метаболізм Піддається інтенсивному метаболізму в печінці шляхом гідроксилювання з утворенням 3-ОН-дезлоратадину, сполученого з глюкуронідом. Не є інгібітором ізоферментів CYP3A4 та CYP2D6 та не є субстратом або інгібітором Р-глікопротеїну. Виведення Дезлоратадин виводиться з організму у вигляді глюкуронідної сполуки та у невеликій кількості (менше 2%) нирками та через кишечник (менше 7%) у незміненому вигляді. Період напіввиведення T1/2 становить середньому 27 год.ФармакодинамікаНеседативний антигістамінний препарат тривалої дії. Є первинним активним метаболітом лоратадину. Селективно блокує активність периферичних гістамінових Н1 рецепторів. Пригнічує вивільнення гістаміну з опасистих клітин. Інгібує каскад реакцій алергічного запалення, у тому числі вивільнення протизапальних цитокінів, включаючи інтерлейкіни ІЛ-4, ІЛ-6, ІЛ-8, ІЛ-13, виділення молекул адгезії, таких як Р-селектин. Таким чином, попереджає розвиток та полегшує перебіг алергічних реакцій, має протисвербіжну та антиексудативну дію, зменшує проникність капілярів, попереджає розвиток набряку тканин, спазму гладкої мускулатури. Препарат не впливає на центральну нервову систему, практично не має седативного ефекту (не викликає сонливості) і не впливає на швидкість психомоторних реакцій. Не викликає подовження інтервалу QT на ЕКГ.Показання до застосуванняалергічний риніт (усунення або полегшення чхання, закладеності носа, виділення слизу з носа, свербежу в носі, свербежу неба, свербіння та почервоніння очей, сльозотечі); кропив'янка (зменшення або усунення свербежу, висипки).Протипоказання до застосуванняПідвищена чутливість до компонентів препарату; вагітність та лактація; вік до 1 року; спадкові порушення переносимості фруктози (у зв'язку з наявністю сорбітолу у складі препарату).Вагітність та лактаціяЗастосування препарату БЛОГІР-3 сироп при вагітності протипоказане у зв'язку з відсутністю клінічних даних про безпеку його застосування в даний період. Дезлоратадин виділяється з грудним молоком, тому застосування препарату у період грудного вигодовування протипоказане. Використання у педіатрії Ефективність та безпека застосування препарату БЛОГІР-3® сироп у дітей віком до 1 року не встановлена. Найчастіше риніт в дітей віком до 2 років має інфекційну природу. Досліджень ефективності дезлоратадину при ринітах інфекційної етіології не проводилося. Диференціальний діагноз між алергічним ринітом та ринітом іншого походження у дітей віком до 2 років становить певні труднощі. При проведенні диференціального діагнозу слід звернути увагу на наявність або відсутність осередків інфекції або структурних аномалій верхніх відділів дихальних шляхів, провести ретельний збір анамнезу, обстеження, а також відповідні лабораторні дослідження та шкірні тести.Побічна діяУ ході клінічних досліджень у дітей віком до 2 років при застосуванні препарату відзначалися такі небажані явища, частота яких була дещо вищою, ніж при застосуванні плацебо: діарея, підвищення температури тіла, безсоння; у дітей віком від 2 до 11 років частота побічних ефектів була такою самою, як при застосуванні плацебо; у дорослих та підлітків від 12 років при застосуванні препарату відзначалися такі небажані явища, частота яких була дещо вищою, ніж при застосуванні плацебо: підвищена стомлюваність, сухість у роті, головний біль. Дуже рідко відзначалися такі побічні ефекти: З боку центральної нервової системи: галюцинації, запаморочення, сонливість, безсоння, психомоторна гіперактивність, судоми. З боку серцево-судинної системи: тахікардія, серцебиття. З боку травної системи: біль у животі, нудота, блювання, диспепсія, діарея. З боку печінки та жовчовивідних шляхів: підвищення активності печінкових ферментів, вмісту білірубіну, гепатит. Порушення з боку опорно-рухового апарату: міалгія. Алергічні реакції: анафілаксія, ангіоневротичний набряк, задишка, свербіж, висипи, у тому числі кропив'янка, фотосенсибілізація. Якщо будь-які вказані в інструкції побічні ефекти посилюються, або Ви помітили будь-які інші побічні ефекти, не вказані в інструкції, повідомте про це лікаря.Взаємодія з лікарськими засобамиВзаємодії при багаторазовому сумісному застосуванні дезлоратадину з кетоконазолом, еритроміцином, азитроміцином, флуоксетином та циметидином клінічно значущих змін концентрації дезлоратадину в плазмі не виявлено. БЛОГІР-3® не посилює дію алкоголю на центральну нервову систему. Прийом їжі не впливає на ефективність препарату.Спосіб застосування та дозиВсередину, незалежно від їди, запиваючи невеликою кількістю води. Діти віком від 1 до 5 років: по 1,25 мг (2,5 мл сиропу) 1 раз на добу; діти віком від 6 до 11 років: по 2,5 мг (5 мл сиропу) 1 раз на добу; дорослим та підлітки від 12 років: по 5 мг (10 мл сиропу) 1 раз на добу. При сезонному (інтермітує) алергічному риніті (за наявності симптомів тривалістю менше 4 днів на тиждень або менше 4 тижнів на рік) необхідно оцінювати перебіг захворювання. При зникненні симптомів прийом препарату слід припинити, при повторній появі симптомів прийом препарату необхідно відновити. При цілорічному (персистирующем) алергічному риніті (за наявності симптомів тривалістю понад 4 дні на тиждень або більше 4 тижнів на рік) лікарський препарат слід приймати протягом усього періоду експозиції алергену.ПередозуванняУ ході клінічних досліджень при застосуванні дезлоратадину в дозі до 45 мг (у 9 разів вище за терапевтичну дозу) не спостерігалося клінічно значущих небажаних ефектів. У разі передозування вживають стандартні заходи, спрямовані на видалення активної речовини із шлунково-кишкового тракту. Рекомендується симптоматична та підтримуюча терапія. Дезлоратадин не виводиться при гемодіалізі, ефективність перитонеального діалізу не встановлена.Запобіжні заходи та особливі вказівкиЗа наявності тяжкої ниркової недостатності препарат слід приймати з обережністю. Вплив на здатність керувати транспортними засобами та механізмами У рекомендованій дозі препарат не впливає на здатність керувати транспортними засобами чи механізмами. Тим не менш, у дуже рідкісних випадках деякі пацієнти можуть відчувати сонливість при прийомі дезлоратадину, яка може вплинути на їхню здатність керувати транспортними засобами або працювати з механізмами.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему.
Дозування: 5 мг Фасовка: N30 Форма выпуска: таб. д/рассасывания Упаковка: упак. Производитель: Белупо Завод-производитель: Genepharm S.
Склад, форма випуску та упаковкаСироп - 1 мл: Активна речовина: дезлоратадин 0,5 мг; Допоміжні речовини: пропіленгліколь – 150,0 мг, сорбітол – 150,0 мг, гіпромелоза – 3,5 мг, сукралоза – 2,0 мг, натрію цитрат – 1,26 мг, ароматизатор тутті-фрутті (ароматизуючі речовини, пропіленгліколь Е5 – 0,75 мг, лимонна кислота – 0,5 мг, вода – qs По 60 мл або 120 мл сиропу у флаконі темного скла, закупореному пластиковою кришкою білого кольору, що загвинчується, із захистом від розтину дітьми. Один флакон у комплекті з дозувальною ложкою, градуйованою на 2,5 мл та 5 мл, разом з інструкцією із застосування поміщають у картонну пачку.Опис лікарської формиПрозорий безбарвний розчин.ФармакокінетикаВсмоктування Після прийому внутрішньо дезлоратадин добре всмоктується у шлунково-кишковому тракті, визначається в плазмі через 30 хв після прийому внутрішньо. Максимальна концентрація Cmax досягається через 3 год. Розподіл Зв'язування дезлоратадину з білками плазми становить 83-87%. При застосуванні у дорослих та підлітків протягом 14 днів у дозі від 5 мг до 20 мг 1 раз на добу ознак клінічно значущої кумуляції дезлоратадину не виявлено. Одночасний прийом їжі або грейпфрутового соку не впливає на розподіл дезлоратадину (при прийомі дози 7,5 мг 1 раз на добу). Чи не проникає через гематоенцефалічний бар'єр. Метаболізм Піддається інтенсивному метаболізму в печінці шляхом гідроксилювання з утворенням 3-ОН-дезлоратадину, сполученого з глюкуронідом. Не є інгібітором ізоферментів CYP3A4 та CYP2D6 та не є субстратом або інгібітором Р-глікопротеїну. Виведення Дезлоратадин виводиться з організму у вигляді глюкуронідної сполуки та у невеликій кількості (менше 2%) нирками та через кишечник (менше 7%) у незміненому вигляді. Період напіввиведення T1/2 становить середньому 27 год.ФармакодинамікаНеседативний антигістамінний препарат тривалої дії. Є первинним активним метаболітом лоратадину. Селективно блокує активність периферичних гістамінових Н1 рецепторів. Пригнічує вивільнення гістаміну з опасистих клітин. Інгібує каскад реакцій алергічного запалення, у тому числі вивільнення протизапальних цитокінів, включаючи інтерлейкіни ІЛ-4, ІЛ-6, ІЛ-8, ІЛ-13, виділення молекул адгезії, таких як Р-селектин. Таким чином, попереджає розвиток та полегшує перебіг алергічних реакцій, має протисвербіжну та антиексудативну дію, зменшує проникність капілярів, попереджає розвиток набряку тканин, спазму гладкої мускулатури. Препарат не впливає на центральну нервову систему, практично не має седативного ефекту (не викликає сонливості) і не впливає на швидкість психомоторних реакцій. Не викликає подовження інтервалу QT на ЕКГ.Показання до застосуванняалергічний риніт (усунення або полегшення чхання, закладеності носа, виділення слизу з носа, свербежу в носі, свербежу неба, свербіння та почервоніння очей, сльозотечі); кропив'янка (зменшення або усунення свербежу, висипки).Протипоказання до застосуванняПідвищена чутливість до компонентів препарату; вагітність та лактація; вік до 1 року; спадкові порушення переносимості фруктози (у зв'язку з наявністю сорбітолу у складі препарату).Вагітність та лактаціяЗастосування препарату БЛОГІР-3 сироп при вагітності протипоказане у зв'язку з відсутністю клінічних даних про безпеку його застосування в даний період. Дезлоратадин виділяється з грудним молоком, тому застосування препарату у період грудного вигодовування протипоказане. Використання у педіатрії Ефективність та безпека застосування препарату БЛОГІР-3® сироп у дітей віком до 1 року не встановлена. Найчастіше риніт в дітей віком до 2 років має інфекційну природу. Досліджень ефективності дезлоратадину при ринітах інфекційної етіології не проводилося. Диференціальний діагноз між алергічним ринітом та ринітом іншого походження у дітей віком до 2 років становить певні труднощі. При проведенні диференціального діагнозу слід звернути увагу на наявність або відсутність осередків інфекції або структурних аномалій верхніх відділів дихальних шляхів, провести ретельний збір анамнезу, обстеження, а також відповідні лабораторні дослідження та шкірні тести.Побічна діяУ ході клінічних досліджень у дітей віком до 2 років при застосуванні препарату відзначалися такі небажані явища, частота яких була дещо вищою, ніж при застосуванні плацебо: діарея, підвищення температури тіла, безсоння; у дітей віком від 2 до 11 років частота побічних ефектів була такою самою, як при застосуванні плацебо; у дорослих та підлітків від 12 років при застосуванні препарату відзначалися такі небажані явища, частота яких була дещо вищою, ніж при застосуванні плацебо: підвищена стомлюваність, сухість у роті, головний біль. Дуже рідко відзначалися такі побічні ефекти: З боку центральної нервової системи: галюцинації, запаморочення, сонливість, безсоння, психомоторна гіперактивність, судоми. З боку серцево-судинної системи: тахікардія, серцебиття. З боку травної системи: біль у животі, нудота, блювання, диспепсія, діарея. З боку печінки та жовчовивідних шляхів: підвищення активності печінкових ферментів, вмісту білірубіну, гепатит. Порушення з боку опорно-рухового апарату: міалгія. Алергічні реакції: анафілаксія, ангіоневротичний набряк, задишка, свербіж, висипи, у тому числі кропив'янка, фотосенсибілізація. Якщо будь-які вказані в інструкції побічні ефекти посилюються, або Ви помітили будь-які інші побічні ефекти, не вказані в інструкції, повідомте про це лікаря.Взаємодія з лікарськими засобамиВзаємодії при багаторазовому сумісному застосуванні дезлоратадину з кетоконазолом, еритроміцином, азитроміцином, флуоксетином та циметидином клінічно значущих змін концентрації дезлоратадину в плазмі не виявлено. БЛОГІР-3® не посилює дію алкоголю на центральну нервову систему. Прийом їжі не впливає на ефективність препарату.Спосіб застосування та дозиВсередину, незалежно від їди, запиваючи невеликою кількістю води. Діти віком від 1 до 5 років: по 1,25 мг (2,5 мл сиропу) 1 раз на добу; діти віком від 6 до 11 років: по 2,5 мг (5 мл сиропу) 1 раз на добу; дорослим та підлітки від 12 років: по 5 мг (10 мл сиропу) 1 раз на добу. При сезонному (інтермітує) алергічному риніті (за наявності симптомів тривалістю менше 4 днів на тиждень або менше 4 тижнів на рік) необхідно оцінювати перебіг захворювання. При зникненні симптомів прийом препарату слід припинити, при повторній появі симптомів прийом препарату необхідно відновити. При цілорічному (персистирующем) алергічному риніті (за наявності симптомів тривалістю понад 4 дні на тиждень або більше 4 тижнів на рік) лікарський препарат слід приймати протягом усього періоду експозиції алергену.ПередозуванняУ ході клінічних досліджень при застосуванні дезлоратадину в дозі до 45 мг (у 9 разів вище за терапевтичну дозу) не спостерігалося клінічно значущих небажаних ефектів. У разі передозування вживають стандартні заходи, спрямовані на видалення активної речовини із шлунково-кишкового тракту. Рекомендується симптоматична та підтримуюча терапія. Дезлоратадин не виводиться при гемодіалізі, ефективність перитонеального діалізу не встановлена.Запобіжні заходи та особливі вказівкиЗа наявності тяжкої ниркової недостатності препарат слід приймати з обережністю. Вплив на здатність керувати транспортними засобами та механізмами У рекомендованій дозі препарат не впливає на здатність керувати транспортними засобами чи механізмами. Тим не менш, у дуже рідкісних випадках деякі пацієнти можуть відчувати сонливість при прийомі дезлоратадину, яка може вплинути на їхню здатність керувати транспортними засобами або працювати з механізмами.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаЖелатинові капсули - 1 капс: Активні речовини: квасолі білої екстракт, хітозан, гарцинії екстракт, хром піколінат; допоміжні речовини: сорбіт, полівінілпіролідон, альгінат натрію, маніт, мальтодекстрин, інулін, олігофруктоза, цукор, молоко сухе знежирене, фрукти насіння сушені, патока, олія пальмова, кислота лимонна, ароматизатори харчові. Капсули по 450 мг в упаковці 40 штук.ХарактеристикаБлокування засвоєння вуглеводів, блокування засвоєння жирів, блокування апетиту.Властивості компонентівКвасолі білої екстракт має здатність блокувати дію ферменту -амілази, що відповідає за розщеплення складних вуглеводів на прості цукру. Це, у свою чергу, призводить до зниження засвоєння їжі, що містить складні вуглеводи, зниження калорійності добового раціону і, як наслідок, втрати ваги. Хітозан є ефективним сорбентом природного походження. Він містить лужну форму хітину, близьку за структурою до целюлози. Така схожість з волокнами целюлози дозволяє використовувати хітозан як дієтичний компонент, що замінює частину їжі, що містить калорії. При цьому сам хітозан взагалі не містить у собі калорії, тому що є не засвоюваним організмом продуктом. Однак на відміну від целюлози та інших сорбентів, хітозан містить аміногрупу, яка здатна ефективно притягувати жирові клітини та ліпіди, пов'язувати їх та виводити з організму. Гарцинія камбоджійська - найважливіше відкриття ХХ століття для використання в дієтології. Основною діючою речовиною камбоджійської гарцинії є гідроксилімонна кислота (ГЛК), дія якої проявляється в придушенні апетиту, нормалізації ліпідного обміну і зниженні засвоєння жирів. Хром піколінат - це джерело хрому в органічній, найбільш доступній для організму формі. Хрому належить важлива біологічна роль процесах ліпідного, вуглеводного і білкового обміну речовин, у організмі. Хром підвищує резервні можливості організму запасати глікоген, що впливає зниження жирових запасів, оскільки більша кількість вуглецю може переходити в глікоген, а чи не жир. Але особливо важливим є те, що хром є компонентом низькомолекулярного комплексу - фактора толерантності до глюкози, який працює у взаємодії з інсуліном, забезпечуючи транспорт глюкози через клітинні мембрани. Цей механізм дозволяє хрому регулювати процеси вуглеводного обміну та рівень глюкози в крові, ефективно знижувати потяг до солодкого.РекомендуєтьсяЯк біологічно активної добавки до їжі - джерела гідроксилімонної кислоти та хрому для осіб, які контролюють масу тіла.Протипоказання до застосуванняІндивідуальна непереносимість компонентів продукту, вагітність та годування груддю.Вагітність та лактаціяПротипоказано.Побічна діяАлергічні реакції.Спосіб застосування та дозиДорослим по 2 капсули (таблетки/пастилки) 3 десь у день під час їжі. Тривалість прийому – 1 місяць.Запобіжні заходи та особливі вказівкиПеред застосуванням проконсультуйтеся зі спеціалістом.Умови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаКвасолі білої екстракт – 100 мг, хітозан – 100 мг, гарцинії екстракт – 100 мг, хрому піколінат – 0,161 мг (відповідає 20 мкг хрому – 40% від рекомендованого добового споживання). Допоміжні компоненти: МКЦ, кальцій стеарат, аеросил. Властивості компонентівКвасолі білий екстракт.
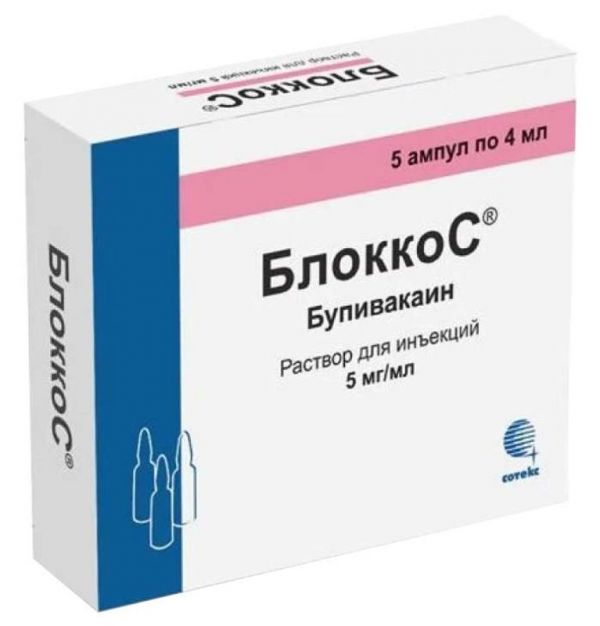
Склад, форма випуску та упаковкаРозчин – 1 мл/1 амп. Активна речовина: бупівакаїну гідрохлорид (у формі моногідрату) 5 мг/20 мг. Допоміжні речовини: натрію хлорид – 32 мг, динатрію едетат – 0.4 мг, 0.1М розчин хлористоводневої кислоти або 0.1М розчин натрію гідроксиду – до pH 4.0-6.5, вода д/і – до 4 мл. 4 мл - ампули безбарвного скла (5) - упаковки коміркові контурні (1) - пачки картонні.Опис лікарської формиРозчин для ін'єкцій; прозорий, безбарвний.Фармакотерапевтична групаМісцевий анестетик амідного типу. Анестезуючий ефект настає швидко (протягом 5-10 хв). Механізм дії обумовлений стабілізацією мембран нейронів та запобіганням виникнення та проведення нервового імпульсу. Аналгетична дія продовжується і після припинення анестезії, що зменшує потребу в післяопераційному знеболюванні. При спинномозковій анестезії бупівакаїн викликає помірне розслаблення м'язів нижніх кінцівок тривалістю 2-2.5 год. При міжреберній блокаді дія бупівакаїну триває 7-14 год; при епідуральній блокаді – 3-4 год; при блокаді м'язів живота – 45-60 хв. До складу деяких лікарських форм бупівакаїну входить епінефрін.ФармакокінетикаЗв'язування із білками плазми становить 95%. Метаболізується у печінці. T1/2; у дорослих становить 1.5-5.5 год, у новонароджених - близько 8 год. Виводиться із сечею головним чином у вигляді метаболітів і 5-6% – у незміненому вигляді. Бупівакаїн проникає у спинномозкову рідину.Клінічна фармакологіяМісцевий анестетик.Показання до застосуванняСпинномозкова анестезія в хірургії (для оперативних втручань в урології або нижньоторакальній хірургії тривалістю до 3-5 год; в абдомінальній хірургії – тривалістю 45-60 хв). Блокади трійчастого нерва, крижового, плечового сплетень, соромного нерва, міжреберна, каудальна анестезія та епідуральна анестезія при кесаревому розтині. Анестезія при вправленні вивихів суглобів верхніх та нижніх кінцівок.Протипоказання до застосуванняМенінгіт, пухлини, поліомієліт, внутрішньочерепна кровотеча, остеохондроз, спондиліти, туберкульоз, метастатичні ураження хребта, перніціозна анемія з неврологічною симптоматикою, серцева недостатність у фазі декомпенсації, масивний плевральний випіт, значно підвищений внутрішньобрюшний (кардіогенний або гіповолемічний шок), септицемія, порушення згортання крові або терапія антикоагулянтами, внутрішньовенна регіональна анестезія за Бієром, парацервікальна блокада в акушерстві, у формі 0.75% розчину для епідуральної блокади в акушерстві, гнійнич місцевоанестезуючим засобам амідного типу.Вагітність та лактаціяЗастосування при вагітності та в період лактації можливе у випадках, коли очікувана користь для матері перевищує потенційний ризик для плода чи дитини. Проникає через плацентарний бар'єр, але співвідношення концентрацій у крові плода та матері дуже низьке. Виділяється із грудним молоком у незначних кількостях. Вважається, що ризик несприятливого впливу на немовля практично відсутній.Побічна діяЗ боку ЦНС і периферичної нервової системи: оніміння мови, запаморочення, нечіткість зору, м'язовий тремор, сонливість, судоми, втрата свідомості. В області анестезії можливі парестезії, ослаблення тонусу сфінктерів. З боку серцево-судинної системи: зменшення серцевого викиду, блокади серця, артеріальна гіпотензія, брадикардія, шлуночкові аритмії, зупинка серця. З боку дихальної системи: апное. Алергічні реакції: шкірні прояви, у тяжких випадках - анафілактичний шок. Побічні ефекти спостерігаються рідко, ймовірність їхнього розвитку підвищується при застосуванні неадекватної дози та порушенні техніки введення бупівакаїну.Взаємодія з лікарськими засобамиПри одночасному застосуванні з антиаритмічними препаратами, що мають місцевоанестезуючу активність, підвищується ризик адитивної токсичної дії. При одночасному застосуванні з барбітуратами можливе зменшення концентрації бупівакаїну у крові.Спосіб застосування та дозиДоза залежить від виду знеболювання. Для знеболювання у хірургії (діагностичні та лікувальні маніпуляції) застосовують 2.5-100 мг. Для проведення блокади трійчастого нерва – 2.5-12.5 мг; зірчастого вузла – 25-50 мг; крижового, плечового сплетення – 75-150 мг; міжреберної блокади – 10-25 мг; блокади периферичних нервів – 25-150 мг. Для проведення тривалої епідуральної спинномозкової анестезії початкова доза – 50 мг, що підтримує – 15-25-40 мг кожні 4-6 год. При проведенні епідуральної та каудальної анестезії в акушерській практиці доза становить 15-50 мг. Епідуральна анестезія при кесаревому розтині – 75-150 мг. При блокаді соромного нерва – 12.5-25 мг з кожного боку. Максимальна доза становить 2 мг/кг.Запобіжні заходи та особливі вказівкиСпинальну анестезію слід проводити лише під наглядом дослідного анестезіолога. При проведенні спинальної анестезії у пацієнтів з гіповолемією підвищений ризик розвитку раптової та тяжкої артеріальної гіпотензії. З обережністю застосовують у пацієнтів, які отримують антиаритмічні препарати з місцевоанестезуючою активністю. Слід суворо дотримуватися відповідності лікарської форми бупівакаїну показанням до застосування.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаРозчин – 1 мл/1 амп. Активна речовина: бупівакаїну гідрохлорид (у формі моногідрату) 5 мг/20 мг. Допоміжні речовини: натрію хлорид – 32 мг, динатрію едетат – 0.4 мг, 0.1М розчин хлористоводневої кислоти або 0.1М розчин натрію гідроксиду – до pH 4.0-6.5, вода д/і – до 4 мл. 4 мл - ампули безбарвного скла (5) - упаковки коміркові контурні (1) - пачки картонні.Опис лікарської формиРозчин для ін'єкцій; прозорий, безбарвний.Фармакотерапевтична групаМісцевий анестетик амідного типу. Анестезуючий ефект настає швидко (протягом 5-10 хв). Механізм дії обумовлений стабілізацією мембран нейронів та запобіганням виникнення та проведення нервового імпульсу. Аналгетична дія продовжується і після припинення анестезії, що зменшує потребу в післяопераційному знеболюванні. При спинномозковій анестезії бупівакаїн викликає помірне розслаблення м'язів нижніх кінцівок тривалістю 2-2.5 год. При міжреберній блокаді дія бупівакаїну триває 7-14 год; при епідуральній блокаді – 3-4 год; при блокаді м'язів живота – 45-60 хв. До складу деяких лікарських форм бупівакаїну входить епінефрін.ФармакокінетикаЗв'язування із білками плазми становить 95%. Метаболізується у печінці. T1/2; у дорослих становить 1.5-5.5 год, у новонароджених - близько 8 год. Виводиться із сечею головним чином у вигляді метаболітів і 5-6% – у незміненому вигляді. Бупівакаїн проникає у спинномозкову рідину.Клінічна фармакологіяМісцевий анестетик.Показання до застосуванняСпинномозкова анестезія в хірургії (для оперативних втручань в урології або нижньоторакальній хірургії тривалістю до 3-5 год; в абдомінальній хірургії – тривалістю 45-60 хв). Блокади трійчастого нерва, крижового, плечового сплетень, соромного нерва, міжреберна, каудальна анестезія та епідуральна анестезія при кесаревому розтині. Анестезія при вправленні вивихів суглобів верхніх та нижніх кінцівок.Протипоказання до застосуванняМенінгіт, пухлини, поліомієліт, внутрішньочерепна кровотеча, остеохондроз, спондиліти, туберкульоз, метастатичні ураження хребта, перніціозна анемія з неврологічною симптоматикою, серцева недостатність у фазі декомпенсації, масивний плевральний випіт, значно підвищений внутрішньобрюшний (кардіогенний або гіповолемічний шок), септицемія, порушення згортання крові або терапія антикоагулянтами, внутрішньовенна регіональна анестезія за Бієром, парацервікальна блокада в акушерстві, у формі 0.75% розчину для епідуральної блокади в акушерстві, гнійнич місцевоанестезуючим засобам амідного типу.Вагітність та лактаціяЗастосування при вагітності та в період лактації можливе у випадках, коли очікувана користь для матері перевищує потенційний ризик для плода чи дитини. Проникає через плацентарний бар'єр, але співвідношення концентрацій у крові плода та матері дуже низьке. Виділяється із грудним молоком у незначних кількостях. Вважається, що ризик несприятливого впливу на немовля практично відсутній.Побічна діяЗ боку ЦНС і периферичної нервової системи: оніміння мови, запаморочення, нечіткість зору, м'язовий тремор, сонливість, судоми, втрата свідомості. В області анестезії можливі парестезії, ослаблення тонусу сфінктерів. З боку серцево-судинної системи: зменшення серцевого викиду, блокади серця, артеріальна гіпотензія, брадикардія, шлуночкові аритмії, зупинка серця. З боку дихальної системи: апное. Алергічні реакції: шкірні прояви, у тяжких випадках - анафілактичний шок. Побічні ефекти спостерігаються рідко, ймовірність їхнього розвитку підвищується при застосуванні неадекватної дози та порушенні техніки введення бупівакаїну.Взаємодія з лікарськими засобамиПри одночасному застосуванні з антиаритмічними препаратами, що мають місцевоанестезуючу активність, підвищується ризик адитивної токсичної дії. При одночасному застосуванні з барбітуратами можливе зменшення концентрації бупівакаїну у крові.Спосіб застосування та дозиДоза залежить від виду знеболювання. Для знеболювання у хірургії (діагностичні та лікувальні маніпуляції) застосовують 2.5-100 мг. Для проведення блокади трійчастого нерва – 2.5-12.5 мг; зірчастого вузла – 25-50 мг; крижового, плечового сплетення – 75-150 мг; міжреберної блокади – 10-25 мг; блокади периферичних нервів – 25-150 мг. Для проведення тривалої епідуральної спинномозкової анестезії початкова доза – 50 мг, що підтримує – 15-25-40 мг кожні 4-6 год. При проведенні епідуральної та каудальної анестезії в акушерській практиці доза становить 15-50 мг. Епідуральна анестезія при кесаревому розтині – 75-150 мг. При блокаді соромного нерва – 12.5-25 мг з кожного боку. Максимальна доза становить 2 мг/кг.Запобіжні заходи та особливі вказівкиСпинальну анестезію слід проводити лише під наглядом дослідного анестезіолога. При проведенні спинальної анестезії у пацієнтів з гіповолемією підвищений ризик розвитку раптової та тяжкої артеріальної гіпотензії. З обережністю застосовують у пацієнтів, які отримують антиаритмічні препарати з місцевоанестезуючою активністю. Слід суворо дотримуватися відповідності лікарської форми бупівакаїну показанням до застосування.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаПігулки - 1 таб. активна речовина: лозартан (лозартан калію) – 50 мг; ядро: лактози моногідрат - 4,0 мг, целюлоза мікрокристалічна - 48,0 мг, повідон (полівінілпіролідон, повідон К-17) - 1,4 мг, крохмаль картопляний -27,5 мг, карбоксиметилкрохмаль натрію (крохмалю натрію) ,0 мг, магнію стеарат – 0,7 мг, кремнію діоксид колоїдний (аеросил) – 1,4 мг; оболонка: гіпромелоза (гідроксипропілметилцелюлоза) - 3,234 мг, коповідон - 0,420 мг, титану діоксид (Е 171) - 1,064 мг, тальк - 1,077 мг, полісорбат-80 (твін-80) - 0,70м Е 110) (Індакол сансет жовтий, синковіт жовто-жовтогарячий 85) - 0,005 мг. Пігулки, вкриті плівковою оболонкою, 50 мг. По 10 таблеток у контурній комірковій упаковці. 1, 2, 3, 5 або 6 контурних упаковок разом із інструкцією із застосування в пачці з картону.Опис лікарської формиКруглі двоопуклі таблетки, вкриті плівковою оболонкою світлого рожево-жовтогарячого кольору. На поперечному розрізі ядро білого або майже білого кольору допускається мармуровість.Фармакотерапевтична групаАнтагоніст рецепторів ангіотензину ІІ.ФармакокінетикаВсмоктування При прийомі внутрішньо лозартан добре всмоктується і піддається метаболізму при первинному проходженні через печінку з утворенням активного карбоксильованого метаболіту і неактивних метаболітів. Системна біодоступність лозартану у таблетованій формі становить приблизно 33%. Середні Смах лозартану та його активного метаболіту досягаються через 1 год і через 3-4 год відповідно. При прийомі лозартану в процесі звичайного їди клінічно значущого впливу на профіль концентрації лозартану в плазмі виявлено не було. Розподіл Лозартан та його активний метаболіт пов'язуються з білками плазми (в основному з альбуміном) не менше ніж на 99%. Об'єм розподілу лозартану становить 34 літри. Дослідження на щурах показали, що лозартан практично не проникає через гематоенцефалічний бар'єр. Метаболізм Приблизно 14% дози лозартану при внутрішньовенному введенні або прийомі внутрішньо перетворюється на його активний метаболіт. Після прийому внутрішньо або внутрішньовенного введення міченого радіоактивним вуглецем лозартану (14С лозартану) радіоактивність циркулюючої плазми крові насамперед обумовлена наявністю в ній лозартану та його активного метаболіту. Низька ефективність перетворення лозартану на його активний метаболіт спостерігалася приблизно у 1% пацієнтів, які брали участь у дослідженні. Крім активного метаболіту утворюються біологічно неактивні метаболіти, у тому числі два основних метаболіти, що утворюються в результаті гідроксилювання бічного бутилового ланцюга, і один другорядний - N-2-тетразол-глюкуронід. Виведення Плазмовий кліренс лозартану та його активного метаболіту становить близько 600 мл/хв та 50 мл/хв відповідно. Нирковий кліренс лозартану та його активного метаболіту становить приблизно 74 мл/хв та 26 мл/хв відповідно. При прийомі лозартану внутрішньо приблизно 4% дози виводиться нирками у незміненому вигляді та близько 6% дози виводиться нирками у вигляді активного метаболіту. Лозартан та його активний метаболіт мають лінійну фармакокінетику при прийомі внутрішньо лозартану у дозах до 200 мг. Після прийому внутрішньо плазмові концентрації лозартану та його активного метаболіту знижуються поліекспоненційно з кінцевим періодом напіввиведення приблизно 2 та 6-9 годин відповідно. При режимі дозування препарату 100 мг 1 раз на добу немає значного накопичення в плазмі крові ні лозартану. ні його активного метаболіту. Виведення лозартану та його метаболітів здійснюється нирками та через кишечник з жовчю. Після прийому внутрішньо 14С лозартану у чоловіків близько 35% радіоактивності виявляється у сечі та 58% у калі. Після внутрішньовенного введення 14С лозартану у чоловіків приблизно 43% радіоактивності виявляється у сечі та 50% у калі. Фармакокінетика у спеціальних груп пацієнтів Літні пацієнти Концентрації лозартану та його активного метаболіту в плазмі крові у літніх пацієнтів чоловічої статі з АГ значуще не відрізняються від цих показників у молодих пацієнтів чоловічої статі з АГ. Підлога Значення концентрації лозартану в плазмі крові у жінок з артеріальною гіпертензією в 2 рази перевищували відповідні значення у чоловіків з гіпертензією. Концентрації активного метаболіту у чоловіків та жінок не відрізнялися. Це явна фармакокінетична відмінність, проте не має клінічного значення. Пацієнти з порушенням функції печінки При прийомі лозартану внутрішньо пацієнтами з легким та помірним алкогольним цирозом печінки концентрації лозартану та його активного метаболіту у плазмі крові виявилися відповідно у 5 та 1,7 рази вищими, ніж у молодих здорових добровольців чоловічої статі. Пацієнти з порушенням функції нирок Концентрації лозартану в плазмі у пацієнтів з кліренсом креатиніну (КК) вище 10 мл/хв не відрізнялися від таких у пацієнтів з незміненою функцією нирок. Площа під кривою "концентрація-час" (AUC) лозартану у пацієнтів, які перебувають на гемодіалізі, була приблизно в 2 рази більша в порівнянні з AUC лозартану у пацієнтів з нормальною функцією нирок. Концентрації активного метаболіту в плазмі не змінювалися у пацієнтів з порушенням функції нирок або пацієнтів, які перебували на гемодіалізі. Лозартан та його активний метаболіт не виводяться за допомогою процедури гемодіалізу.ФармакодинамікаМеханізм дії Ангіотензин II є потужним вазоконстриктором, головним активним гормоном ренін-ангіотензин-альдостеронової системи (РААС), а також вирішальною ланкою при розвитку артеріальної гіпертензії (АГ). Ангіотензин II зв'язується з AT1-рецепторами, що знаходяться у багатьох тканинах (у гладком'язових тканинах судин, надниркових залозах, нирках і серці), і виконує кілька важливих біологічних функцій, включаючи вазоконстрикцію та вивільнення альдостерону. Крім цього, ангіотензин II стимулює розростання гладких клітин. АТ2-рецептори - другий тип рецепторів, з якими зв'язується ангіотензин II, але його роль у регуляції функції серцево-судинної системи невідома. Лозартан - селективний антагоніст AT1-рецепторів ангіотензину II, високоефективний при внутрішньому прийомі. Лозартан та його фармакологічно активний карбоксильований метаболіт (Е-3174) як in vitro, так і in vivo блокують усі фізіологічні ефекти ангіотензину II незалежно від його джерела чи шляху синтезу. На відміну від деяких пептидних антагоністів ангіотензину II лозартан не має властивостей агоніста. Лозартан вибірково зв'язується з AT1-рецепторами і не зв'язується і не блокує рецептори інших гормонів та іонних каналів, що відіграють важливу роль у регуляції функції серцево-судинної системи. Крім того, лозартан не інгібує ангіотензинперетворюючий фермент (АПФ, кініназа II), що відповідає за руйнування брадикініну. Отже, ефекти, які безпосередньо не пов'язані з блокадою AT1-рецепторів, такі як посилення брадикінін-опосередкованих ефектів або розвиток набряків (лозартан 1,7%, плацебо 1,9%), не мають відношення до дії лозартану. Лозартан пригнічує підвищення систолічного та діастолічного артеріального тиску (АТ) при інфузії ангіотензину ІІ. У момент досягнення максимальної концентрації лозартану в плазмі крові (Сmах) після прийому лозартану в дозі 100 мг вищевказаний ефект ангіотензину II пригнічується приблизно на 85%, а через 24 години після одноразового та багаторазового прийомів – на 26-39%. У період прийому лозартану усунення негативного зворотного зв'язку, що полягає у придушенні ангіотензином II секреції реніну, веде до збільшення активності реніну плазми (АРП). Збільшення АРП призводить до збільшення концентрації ангіотензину ІІ у плазмі крові. При тривалому (6-тижневому) лікуванні пацієнтів з артеріальною гіпертензією лозартаном у дозі 100 мг на добу спостерігалося 2-3-кратне збільшення концентрації ангіотензину II у плазмі крові в момент досягнення Стах лозартану. Лозартан блокує ефекти ангіотензину І та ангіотензину ІІ, не впливаючи на ефекти брадикініну. Це зумовлено специфічним механізмом дії лозартану. Інгібітори АПФ блокують реакції на ангіотензин I і підвищують вираженість ефектів, зумовлених дією брадикініну, не впливаючи на вираженість відповіді на ангіотензин II,що демонструє фармакодинамічну різницю між лозартаном та інгібіторами АПФ. Концентрації лозартану та його активного метаболіту у плазмі крові, а також антигіпертензивний ефект лозартану зростають із збільшенням дози препарату. Оскільки лозартан та його активний метаболіт є антагоністами рецепторів ангіотензину II (АРА II), вони обидва роблять внесок у антигіпертензивний ефект. Лозартан має натрійуретіческій ефект, який більш виражений при малосольової дієті, і не пов'язаний з придушенням ранньої реабсорбції натрію в проксимальних ниркових канальцях. Лозартан також викликає минуще збільшення виділення сечової кислоти нирками. У пацієнтів з АГ, протеїнурією, без цукрового діабету, лозартан знижує протеїнурію та фракційну екскрецію альбуміну та імуноглобулінів (IgG). У цих пацієнтів лозартан стабілізує ШКФ та зменшує фільтраційну фракцію. У жінок у постменопаузальному періоді з АГ лозартан (50 мг/добу) не впливає на нирковий та системний рівень простагландинів. Лозартан не впливає на вегетативні рефлекси і не має тривалого ефекту щодо концентрації норадреналіну в плазмі крові. У пацієнтів з артеріальною гіпертензією лозартан у дозах до 150 мг на добу не викликає клінічно значущих змін концентрації тригліцеридів натще, загального холестерину та холестерину ліпопротеїнів високої щільності. У тих же дозах лозартан не впливає на концентрацію глюкози в крові натще. У пацієнтів з хронічною серцевою недостатністю (II-IV функціонального класу за класифікацією NYHA) та непереносимістю інгібіторів АПФ лозартан у дозі 150 мг на добу значно знижує ризик смертності від усіх причин або госпіталізації з приводу серцевої недостатності порівняно з дозою 50 мг на добу. Загалом лозартан викликає зниження концентрації сечової кислоти в сироватці крові (зазвичай менше 0,4 мг/мл), що зберігається при тривалому лікуванні. У контрольованих клінічних дослідженнях за участю пацієнтів з артеріальною гіпертензією випадків відміни препарату у зв'язку зі збільшенням концентрації креатиніну або вмісту калію в сироватці крові не зареєстровано. У дозах 25 мг/добу та 50 мг/добу препарат виявляє позитивні гемодинамічні та нейрогормональні ефекти у пацієнтів з лівошлуночковою недостатністю (II-IV функціонального класу за класифікацією NYHA). Гемодинамічні ефекти включають збільшення серцевого індексу та зниження тиску заклинювання у легеневих капілярах, а також зниження загального периферичного судинного опору, середнього системного АТ та частоти серцевих скорочень. Частота виникнення артеріального гіпотензину у цих пацієнтів залежить від дози препарату. Нейрогормональні ефекти включають зниження концентрації альдостерону та норадреналіну у крові.Показання до застосуванняАртеріальна гіпертензія. Зниження ризику асоційованої серцево-судинної захворюваності та смертності у пацієнтів з артеріальною гіпертензією та гіпертрофією лівого шлуночка, що проявляється сукупним зниженням частоти серцево-судинної смертності, частоти інсульту та інфаркту міокарда. Захист нирок у пацієнтів з цукровим діабетом 2 типу з протеїнурією - уповільнення прогресування ниркової недостатності, що виявляється зниженням частоти гіперкреатинінемії, частоти розвитку термінальної стадії хронічної ниркової недостатності, що потребує проведення гемодіалізу або трансплантації нирки, показників смертності, а також зниженням протеїну. Хронічна серцева недостатність при неефективності лікування інгібіторами АПФ або непереносимості інгібіторів АПФ. Не рекомендується переводити пацієнтів із серцевою недостатністю та стабільними показниками при прийомі інгібіторів АПФ на терапію препаратом Блоктран®.Протипоказання до застосуванняПідвищена чутливість до компонентів препарату. Вагітність та період грудного вигодовування. Вік до 18 років (ефективність та безпека не встановлені для пацієнтів віком до 18 років). Одночасне застосування з аліскіреном або аліскіренсодержащими препаратами у пацієнтів з цукровим діабетом та/або порушенням функції нирок (ШКФ менше 60 мл/хв/1,73 м2). Спадкова непереносимість лактози, дефіцит лактази, синдром глюкозо-галактозної мальабсорбції. Тяжкі порушення функції печінки (відсутня досвід застосування). З обережністю Двосторонній стеноз ниркових артерій чи стеноз артерії єдиної нирки; гіпер-каліємія; стани після трансплантації нирки (відсутня досвід застосування); аортальний або мітральний стеноз; гіпертрофічна обструктивна кардіоміопатія; серцева недостатність із супутнім тяжким порушенням функції нирок; тяжка серцева недостатність (IV функціонального класу за класифікацією NYHA); серцева недостатність з загрозливими для життя аритміями; ішемічна хвороба серця; цереброваскулярні захворювання; первинний гіперальдостеронізм; ангіоневротичний набряк в анамнезі Пацієнтам зі зниженим обсягом циркулюючої крові (наприклад, які отримують лікування великими дозами діуретиків) – може виникати симптоматична артеріальна гіпотензія.Вагітність та лактаціяЛікарські засоби, що впливають безпосередньо на РААС, можуть стати причиною серйозних пошкоджень і загибелі плода, тому при діагностуванні вагітності препарат Блоктран® повинен бути відразу скасований і, якщо необхідно, призначена альтернативна гіпотензивна терапія. Терапію препаратом Блоктран не можна розпочинати під час вагітності. Якщо пацієнткам, які планують вагітність, продовження терапії лозартаном вважається за необхідне, слід замінити лозартан на альтернативні гіпотензивні засоби, які мають встановлений профіль безпеки при застосуванні під час вагітності. Хоча немає досвіду застосування препарату Блоктран у вагітних, доклінічні дослідження на тваринах показали, що прийом лозартану призводить до розвитку серйозних ембріональних та неонатальних ушкоджень та загибелі плода чи потомства. Вважається, що механізм даних явищ обумовлений впливом на РААС. Ниркова перфузія у плода, що залежить від розвитку РААС, з'являється у другому триместрі, тому ризик для плода зростає, якщо лозартан застосовується у другому або третьому триместрі вагітності. Застосування лікарських засобів, що впливають на РААС, у другому та третьому триместрі вагітності знижує функцію нирок плода та збільшує захворюваність та смертність плода та новонароджених. Розвиток олігогідрамніону може бути асоційований з гіпоплазією легких плода та деформаціями скелета. Можливі небажані явища у новонароджених включають гіпоплазію кісток черепа, анурію, артеріальну гіпотензію, ниркову недостатність та летальний кінець. Зазначені вище небажані наслідки зазвичай зумовлені застосуванням лікарських засобів, що впливають на РААС, у другому та третьому триместрі вагітності. Більшість епідеміологічних досліджень з вивчення розвитку аномалій плода після застосування гіпотензивних лікарських засобів у першому триместрі вагітності не виявили відмінностей між лікарськими засобами, що впливають на РААС та іншими гіпотензивними засобами. При призначенні гіпотензивної терапії вагітним важливо оптимізувати можливі наслідки для матері та плода. Якщо неможливо підібрати альтернативну терапію замість терапії лікарськими засобами, що впливають на РААС, необхідно проінформувати пацієнтку про можливий ризик терапії для плода. Необхідне проведення періодичних ультразвукових досліджень з метою оцінки інтраамніотичного простору. При виявленні олігогідрамніону необхідно припинити прийом препарату Блоктран®, якщо він не є життєво необхідним для матері. Залежно від тижня вагітності потрібне проведення відповідних тестів плода. Пацієнтки та лікарі повинні знати, що олігогідрамніон може не виявлятися до появи незворотних ушкоджень плода. Необхідно ретельне спостереження за новонародженими, чиї матері приймали препарат Блоктран® під час вагітності, з метою контролю за артеріальною гіпотензією, олігурією та гіперкаліємією. Невідомо, чи виділяється лозартан із грудним молоком. Так як багато лікарських засобів виділяються з грудним молоком і існує ризик розвитку можливих несприятливих ефектів у дитини, яка перебуває на грудному вигодовуванні, слід прийняти рішення про припинення грудного вигодовування або про відміну препарату з урахуванням необхідності його прийому для матері.Побічна діяЧастота небажаних явищ (НЯ), наведених нижче, наведена відповідно до наступної класифікації: дуже часті (>10%); часті (>1% та 0,1% та 0,01% та У цілому нині лозартан добре переноситься пацієнтами з АГ. НЯ носять легкий і минущий характер і не вимагають відміни препарату. Сумарна частота НЯ при прийомі лозартану можна порівняти з цим показником при прийомі плацебо. У контрольованих клінічних дослідженнях препарату у пацієнтів з артеріальною гіпертензією спостерігалися такі НЯ. Порушення з боку нервової системи: Часті – запаморочення; Нечасті – сонливість, головний біль, порушення сну. Порушення з боку органу слуху та лабіринтні порушення: Часті – системне запаморочення (вертиго). Порушення з боку серця: Нечасті – відчуття серцебиття, стенокардія. Порушення з боку судин: Нечасті – (ортостатична) гіпотензія (включаючи опосередковані дозою ортостатичні ефекти) (особливо у пацієнтів зі зниженим об'ємом циркулюючої крові (ОЦК), наприклад, у пацієнтів з тяжким ступенем серцевої недостатності або пацієнтів, які отримують лікування високими дозами діуретиків). Порушення з боку шлунково-кишкового тракту: Нечасті – біль у ділянці живота, запор. Порушення з боку шкіри та підшкірних тканин: Нечасті – шкірний висип. Загальні розлади: Нечасті – слабкість, підвищена стомлюваність, набряки. Лабораторні та інструментальні дані: Часті – гіперкаліємія; Рідкісні - підвищення активності аланінамінотрансферази (АЛТ) (зазвичай поверталася до норми після відміни терапії). Контрольовані клінічні дослідження показали, що препарат лозартан переважно переноситься пацієнтами з АГ і гіпертрофією лівого шлуночка. У цих дослідженнях спостерігалися такі НЯ. Порушення з боку нервової системи: Часті – запаморочення. Порушення з боку органу слуху та лабіринтні порушення; Часті – системне запаморочення (вертиго). Загальні розлади: Нечасті – слабкість, підвищена стомлюваність. Контрольовані клінічні дослідження показали, що лозартан переважно переноситься пацієнтами з цукровим діабетом 2 типу та протеїнурією. У цих дослідженнях спостерігалися такі НЯ. Порушення з боку нервової системи: Часті – запаморочення. Порушення з боку судин: Часті – (ортостатична) гіпотензія (включаючи опосередковані дозою ортостатичні ефекти) (особливо у пацієнтів зі зниженим об'ємом циркулюючої крові (ОЦК), наприклад, у пацієнтів з тяжким ступенем серцевої недостатності або пацієнтів, які отримують лікування високими дозами діуретиків). Загальні розлади: Нечасті – слабкість, підвищена стомлюваність. Лабораторні та інструментальні дані: Часті - гіперкаліємія (у клінічному дослідженні за участю пацієнтів з цукровим діабетом 2 типу та нефропатією гіперкаліємія (більше 5,5 ммоль/л) спостерігалася у 9,9 % пацієнтів, які приймали лозартан, та у 3,4 % пацієнтів , які брали плацебо), гіпоглікемія. Контрольовані клінічні дослідження показали, що лозартан переважно переноситься пацієнтами з ХСН. НЯ, що спостерігалися під час клінічних досліджень, були характерними для цієї групи пацієнтів. Порушення з боку крові та лімфатичної системи: Часті – анемія. Порушення з боку нервової системи: Часті – запаморочення; Нечасті – головний біль; Рідкісні – парестезія. Порушення з боку серця: Рідкісні - непритомність, фібриляція передсердь, порушення мозкового кровообігу. Порушення з боку судин: Часті – (ортостатична) гіпотензія (включаючи опосередковані дозою ортостатичні ефекти) (особливо у пацієнтів зі зниженим об'ємом циркулюючої крові (ОЦК), наприклад, у пацієнтів з тяжким ступенем серцевої недостатності або пацієнтів, які отримують лікування високими дозами діуретиків). Порушення з боку дихальної системи, органів грудної клітки та середостіння: Нечасті – задишка, кашель. Порушення з боку шлунково-кишкового тракту: Нечасті – діарея, нудота, блювання. Порушення з боку шкіри та підшкірних тканин: Нечасті - кропив'янка, свербіж шкіри, шкірний висип. Порушення з боку нирок та сечовивідних шляхів: Часті – порушення функції нирок, ниркова недостатність. Загальні розлади: Нечасті – слабкість, підвищена стомлюваність. Лабораторні та інструментальні дані: Часті – збільшення концентрації креатиніну, сечовини та вмісту калію в крові; Нечасті – гіперкаліємія (часто у пацієнтів, які приймали лозартан у дозі 150 мг на добу, ніж у пацієнтів, які приймали лозартан у дозі 50 мг на добу). Наступні НЯ спостерігалися у клінічній практиці у постреєстраційному періоді. Порушення з боку крові та лімфатичної системи: Частота невідома – анемія, тромбоцитопенія. Порушення з боку імунної системи: Рідкісні – реакції гіперчутливості, анафілактичні реакції, ангіоневротичний набряк (включаючи ангіоневротичний набряк гортані, глотки, обличчя, губ, глотки та/або язика (що викликають обструкцію дихальних шляхів); у деяких із цих пацієнтів в анамнезі були вказані перенесений ангіоневротичний набряк при прийомі інших лікарських засобів, включаючи інгібітори АПФ, васкуліт (включаючи пурпуру Шенлейн-Геноха). Порушення психіки: Частота невідома – депресія. Порушення з боку нервової системи: Частота невідома – мігрень, дисгевзія. Порушення з боку органу слуху та лабіринтні порушення: Частота невідома – шум у вухах. Порушення з боку дихальної системи, органів грудної клітки та середостіння: Частота невідома – кашель. Порушення з боку травної системи: Частота невідома – діарея, панкреатит. Порушення з боку печінки та жовчовивідних шляхів: Рідкісні – гепатит; Частота невідома – порушення функції печінки. Порушення з боку шкіри та підшкірних тканин: Частота невідома – кропив'янка, свербіж шкіри, висип, фотосенсибілізація. Порушення з боку скелетно-м'язової та сполучної тканини: Частота невідома – міалгія, артралгія, рабдоміоліз. Порушення з боку статевих органів та молочної залози: Частота невідома – еректильна дисфункція/імпотенція. Загальні розлади: Частота невідома – загальне нездужання. Лабораторні та інструментальні дані: Частота невідома – гіпонатріємія.Взаємодія з лікарськими засобамиУ клінічних дослідженнях з вивчення фармакокінетичних взаємодій лікарських засобів не було виявлено клінічно значущих взаємодій лозартану з гідрохлортіазидом, дигоксином, варфарином, циметидином та фенобарбіталом. Рифампіцин, будучи індуктором метаболізму лікарських засобів, знижує концентрацію активного метаболіту лозартану в крові. У клінічних дослідженнях було вивчено застосування двох інгібіторів ізоферменту Р450 ЗА4: кетоконазолу та еритроміцину. Кетоконазол не впливав на метаболізм лозартану до активного метаболіту після внутрішньовенного введення лозартану. Еритроміцин не мав клінічно значущого ефекту при прийомі лозартану всередину. Флуконазол, інгібітор ізоферменту Р450 2С9, знижує концентрацію активного метаболіту лозартану,однак фармакодинамічна значимість одночасного застосування лозартану та інгібіторів ізоферменту Р450 2С9 не вивчена. Показано, що у пацієнтів, які не метаболізують лозартан в активний метаболіт, є дуже рідкісний та специфічний дефект ізоферменту Р450 2С9. Ці дані дозволяють припускати, що метаболізм лозартану до активного метаболіту здійснюється ізоферментом Р450 2С9, а не ізоферментом Р450 ЗА4. Одночасне застосування лозартану, як і інших лікарських засобів, що блокують ангіотензин II або його ефекти, з калійзберігаючими діуретиками (наприклад, спіронолактоном, еплереном, тріамтереном, амілоридом), калійсодержащими добавками або солями калію може призводити до збільшення вмісту калію. Як і при застосуванні інших лікарських засобів, що впливають на виведення натрію, лозартан може знижувати виведення літію, тому при одночасному застосуванні препаратів літію та АРА II необхідно ретельно моніторувати концентрацію літію у сироватці крові. Нестероїдні протизапальні препарати (НПЗП), у тому числі селективні інгібітори циклооксигенази-2 (ЦОГ-2) можуть знижувати ефект діуретиків та інших гіпотензивних засобів. Внаслідок цього антигіпертензивний ефект АРА II або інгібіторів АПФ може бути ослаблений при одночасному застосуванні з НГ1ВП, у тому числі із селективними інгібіторами ЦОГ-2. У деяких пацієнтів з порушенням функції нирок (наприклад, у літніх пацієнтів або пацієнтів з зневодненням, у тому числі хворих на діуретики), які отримують терапію НПЗЗ, у тому числі селективними інгібіторами ЦОГ-2, одночасне застосування АРА II або інгібіторів АПФ може спричинити подальше погіршення функції. нирок, включаючи розвиток гострої ниркової недостатності. Дані ефекти зазвичай оборотні, тому одночасне застосування цих лікарських засобів має проводитися обережно у пацієнтів з порушенням функції нирок. Подвійна блокада РААС із застосуванням АРА II, інгібіторів АПФ або аліскірену (інгібітор реніну) асоційована з підвищеним ризиком розвитку артеріальної гіпотензії, непритомності, гіперкаліємії та порушень функції нирок (у тому числі гострої ниркової недостатності) порівняно з монотерапією. Необхідний регулярний контроль АТ, функції нирок та вмісту електролітів у крові у пацієнтів, які приймають одночасно лозартан та інші лікарські засоби, що впливають на РААС. Препарат Блоктран® не повинен застосовуватись одночасно з аліскіреном або аліскіренсодержащими препаратами у пацієнтів з цукровим діабетом та/або порушенням функції нирок (ШКФ менше 60 мл/хв/1,73 м2).Спосіб застосування та дозиПрепарат Блоктран® приймається внутрішньо незалежно від їди. Препарат Блоктран можна приймати у комбінації з іншими гіпотензивними засобами. Артеріальна гіпертензія Стандартна початкова та підтримуюча доза для більшості пацієнтів становить 50 мг препарату Блоктран 1 раз на добу. Максимальний антигіпертензивний ефект досягається через 3-6 тижнів від початку терапії. У деяких пацієнтів для досягнення більшого ефекту дозу можна збільшити до максимальної добової дози 100 мг препарату Блоктран 1 раз на добу. У пацієнтів із зниженим об'ємом циркулюючої крові (наприклад, при прийомі великих доз діуретиків) початкову дозу лозартану слід зменшити до 25 мг 1 раз на добу. Зазначений режим дозування можна забезпечити прийомом препаратів лозартану в дозах 12,5 мг (2 таблетки на добу), 25 мг (1 таблетка на добу) або 50 мг, таблетки з ризиком (1/2 таблетки на добу). Немає необхідності в доборі початкової дози для пацієнтів похилого віку та пацієнтів з порушенням функції нирок, включаючи пацієнтів, які перебувають на діалізі. Пацієнтам із захворюванням печінки в анамнезі рекомендується призначати нижчі дози препарату Блоктран®. Зниження ризику асоційованої серцево-судинної захворюваності та смертності у пацієнтів з артеріальною гіпертензією та гіпертрофією лівого шлуночка Стандартна початкова доза препарату Блоктран становить 50 мг 1 раз на добу. Надалі рекомендується додати гідрохлортіазид у низьких дозах або збільшити дозу препарату Блоктран до максимальної добової дози 100 мг 1 раз на добу з урахуванням ступеня зниження артеріального тиску. Захист нирок у пацієнтів з цукровим діабетом 2 типу та протеїнурією Стандартна початкова доза препарату Блоктран становить 50 мг 1 раз на добу. Надалі дозу препарату Блоктран можна збільшити до максимальної добової дози 100 мг 1 раз на добу з урахуванням ступеня зниження артеріального тиску. Препарат Блоктран® може бути призначений у комбінації з іншими гіпотензивними засобами (наприклад, діуретиками, блокаторами «повільних» кальцієвих каналів, альфа- та бета-адреноблокаторами, гіпотензивними засобами центральної дії), інсуліном та іншими гіпоглікемічними засобами (наприклад, похідними сульфоніл інгібіторами глюкозидази). Хронічна серцева недостатність Початкова доза лозартану для пацієнтів із ХСН становить 12,5 мг 1 раз на добу (при призначенні лозартану у низьких дозах необхідно використовувати препарати лозартану калію у дозі 12,5 мг). Як правило, доза титрується з тижневим інтервалом (тобто 12,5 мг на добу, 25 мг на добу, 50 мг на добу, 100 мг на добу, до максимальної (тільки для даного показання) дози 150 мг 1 раз на добу ) залежно від індивідуальної переносимості.ПередозуванняВідомості про передозування обмежені. Симптоми: виражене зниження артеріального тиску, тахікардія, через парасимпатичну (вагусну) стимуляцію може з'являтися брадикардія. Лікування: форсований діурез, симптоматична терапія; гемодіаліз неефективний.Запобіжні заходи та особливі вказівкиРеакції гіперчутливості У пацієнтів з ангіоневротичним набряком в анамнезі (набряк обличчя, губ, глотки/гортані та/або язика) необхідний контроль застосування препарату. Ембріотоксичність Застосування лікарських засобів, що впливають на РААС, у другому та третьому триместрі вагітності знижує функцію нирок плода та збільшує захворюваність та смертність плода та новонароджених. Розвиток олігогідрамніону може бути асоційований з гіпоплазією легких плода та деформаціями скелета. Можливі небажані явища у новонароджених включають гіпоплазію кісток черепа, анурію, артеріальну гіпотензію, ниркову недостатність та летальний кінець. При діагностуванні вагітності препарат Блоктран повинен бути одразу відмінений. Артеріальна гіпотензія та порушення водно-електролітного балансу або зниження об'єму циркулюючої крові У пацієнтів зі зниженим ОЦК (наприклад, які отримують лікування великими дозами діуретиків) може виникати симптоматична гіпотензія. Корекцію таких станів необхідно проводити до призначення препарату Блоктран або починати лікування з нижчої дози препарату. Порушення водно-електролітного балансу є характерним для пацієнтів з порушенням функції нирок з цукровим діабетом або без цукрового діабету, тому потрібне ретельне спостереження за даними пацієнтами. Лозартан у пацієнтів з цукровим діабетом 2 типу з протеїнурією збільшує кількість випадків гіперкаліємії. Під час лікування препаратом Блоктран® не рекомендується приймати калійзберігаючі діуретики, препарати калію або замінники харчової солі, що містять калій. Аортальний або мітральний стеноз, гіпертрофічна обструктивна кардіоміопатія Як і всі лікарські засоби, що мають вазодилатуючу дію, АРЛ II повинні призначатися з обережністю пацієнтам з аортальним або мітральним стенозами або гіпертрофічною обструктивною кардіоміопатією. Ішемічна хвороба серця та цереброваскулярні захворювання Як і всі лікарські засоби, що мають вазодилатуючу дію, АРА II повинні призначатися з обережністю пацієнтам з ішемічною хворобою серця або цереброваскулярними захворюваннями, оскільки надмірне зниження артеріального тиску у цієї групи пацієнтів може призвести до розвитку інфаркту міокарда або інсульту. Хронічна серцева недостатність Як і при застосуванні інших лікарських засобів, що впливають на РААС, у пацієнтів з ХСН і з або без порушення функції нирок існує ризик розвитку тяжкої артеріальної гіпотензії або гострого порушення функції нирок. Оскільки відсутній достатній досвід застосування лозартану у пацієнтів із серцевою недостатністю та супутнім тяжким порушенням функції нирок, у пацієнтів із тяжкою серцевою недостатністю (IV функціонального класу за класифікацією NYHA), а також у пацієнтів із серцевою недостатністю та симптоматичними загрозливими для життя аритміями, препарат Блоктран® слід призначати з обережністю пацієнтам цих груп. Первинний гіперальдостеронізм Оскільки у пацієнтів з первинним гіперальдостеронізмом, як правило, не спостерігається позитивної відповіді на терапію гіпотензивними засобами, які діють шляхом інгібування РААС, застосування препарату Блоктран® не рекомендується у цієї групи пацієнтів. Порушення функції печінки Дані фармакокінетичних досліджень вказують на те, що концентрація лозартану в плазмі крові у пацієнтів з цирозом печінки значно збільшується, тому пацієнтам з порушенням функції печінки в анамнезі слід призначати препарат Блоктран у нижчій дозі. Відсутній досвід застосування лозартану у пацієнтів з тяжкими порушеннями функції печінки, тому препарат не повинен застосовуватись у цієї групи пацієнтів. Порушення функції нирок Внаслідок інгібування РААС у деяких схильних пацієнтів спостерігалися зміни функції нирок, включаючи розвиток ниркової недостатності. Ці зміни ниркової функції можуть повертатися до норми після припинення лікування. Деякі лікарські засоби, що впливають на РААС, можуть збільшувати концентрацію сечовини у крові та сироваткового креатиніну у пацієнтів із двостороннім стенозом ниркових артерій або стенозом ниркової артерії єдиної нирки. Повідомлялося про виникнення подібних ефектів прийому лозартану. Подібні порушення функції нирок можуть бути оборотними після відміни терапії. Лозартан повинен застосовуватися обережно у пацієнтів з двостороннім стенозом ниркових артерій або стенозом ниркової артерії єдиної нирки. Особливі групи пацієнтів Раса Лозартан порівняно з атенололом зменшує показник серцево-судинної захворюваності та смертності у пацієнтів з АГ та гіпертрофією лівого шлуночка всіх рас, крім негроїдної. Діти та підлітки Ефективність та безпека застосування лозартану у дітей та підлітків до 18 років не встановлені. Якщо у новонароджених, чиї матері приймали лозартан під час вагітності, спостерігається розвиток олігурії або артеріальної гіпотензії, необхідно проведення симптоматичної терапії, спрямованої на підтримання артеріального тиску та ниркової перфузії. Може знадобитися переливання крові або проведення діалізу для запобігання розвитку артеріальної гіпотензії та/або підтримання функції нирок. Пацієнти похилого віку Клінічні дослідження не виявили жодних особливостей щодо безпеки та ефективності лозартану у пацієнтів похилого віку (старше 65 років). Вплив на здатність керувати транспортними засобами та механізмами У період лікування слід дотримуватись обережності при керуванні транспортними засобами та заняттями іншими потенційно небезпечними видами діяльності, оскільки деякі побічні ефекти, що спостерігалися при застосуванні лозартану, такі як запаморочення, сонливість можуть негативно впливати на здатність керувати транспортним засобом та виконання потенційно небезпечних видів діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаКраплі для прийому внутрішньо - 1 мл: Активні речовини: симетикон – 66.66 мг, у формі 30% емульсії – 222.2 мг; Допоміжні речовини: сахарінат натрію, метилпарагідроксибензоат, пропілпарагідроксибензоат, кармелоза натрію, лимонної кислоти моногідрат, ароматизатор малиновий, вода очищена. 30 мл - флакони темного скла з поліетиленовою пробкою-крапельницею і поліетиленовою кришкою, що загвинчується (1) - пачки картонні.Опис лікарської формиКраплі для вживання у вигляді густої непрозорої рідини від білого до білого з кремовим відтінком кольору з фруктовим запахом; допускається поділ на рідкий шар та осад, які після збовтування утворюють однорідну емульсію.Фармакотерапевтична групаВітрогінний засіб.ФармакокінетикаСиметикон після прийому внутрішньо не всмоктується із ШКТ і виводиться через кишечник у незміненому вигляді.ФармакодинамікаПрепарат, що зменшує метеоризм. Симетикон (активований диметикон) є комбінацією метильованих лінійних силоксанових полімерів, стабілізованих триметилсилоксиловими групами з кремнію діоксидом. Знижуючи поверхневе натяг на межі розділу фаз, ускладнює утворення та сприяє руйнуванню газових бульбашок у вмісті кишечника та слизу шлунково-кишкового тракту. Гази, що при цьому вивільняються, можуть поглинатися стінками кишечника або виводитися завдяки перистальтиці. Це запобігає утворенню великих газово-слизових конгломератів, що викликають хворобливе здуття живота. При соно- та рентгенографії попереджає виникнення дефектів зображення; сприяє кращому зрошенню слизової оболонки товстої кишки контрастними препаратами, перешкоджаючи розриву контрастної плівки. Внаслідок хімічної інертності не впливає на мікроорганізми та ферменти, присутні у ШКТ. Не зменшує всмоктування їжі, не змінює реакцію та об'єм шлункового соку.Показання до застосуванняпосилене газоутворення та накопичення газів у шлунково-кишковому тракті (коліки, відчуття наповнення в черевній порожнині, метеоризм (в т.ч. у післяопераційному періоді), синдром Ремгельда, аерофагія); підготовка до діагностичних досліджень органів черевної порожнини та малого тазу (рентгенографія, сонографія, гастроскопія та дуоденоскопія – для профілактики утворення піни).Протипоказання до застосуваннякишкова непрохідність; обструктивні захворювання ШКТ; новонароджені до 28 днів життя; підвищена чутливість до симетикону та/або інших компонентів препарату.Вагітність та лактаціяПри вагітності застосування препарату можливе лише у випадках, коли передбачувана користь для матері перевищує потенційний ризик для плода. Відсутні дані про безпеку застосування препарату у жінок, що годують. У період годування груддю дитини препарат повинен застосовуватись лише у разі потреби. Новонародженим до 28 дня життя препарат протипоказаний.Побічна діяМожливий розвиток алергічних реакцій.Взаємодія з лікарськими засобамиСиметикон може спричинити порушення всмоктування пероральних антикоагулянтів.Спосіб застосування та дозиПрепарат призначають внутрішньо після їди. Перед застосуванням флакон слід збовтати до отримання однорідної емульсії. Для точного дозування під час закапування флакон слід тримати вертикально. При посиленому газоутворенні та накопиченні газів у ШКТ дітям від 28 дні життя до 2 років призначають по 8 крапель (20 мг симетикону) 4 рази на добу; дітям від 2 до 6 років – по 14 крапель (35 мг симетикону) 4 рази на добу; дітям старше 6 років та дорослим – по 16 крапель (40 мг симетикону) 4 рази на добу. Для зручнішого введення препарату, зокрема маленьким дітям, його можна попередньо змішати з невеликою кількістю холодної кип'яченої води, дитячого харчування або негазованої рідини. Після зникнення симптомів прийом препарату слід припинити. При підготовці до діагностичних процедур (рентгенографічне дослідження ШКТ) за 1 день до дослідження препарат призначають 2 рази на добу (вранці та ввечері): дітям від 28 днів життя до 2 років - 10 крапель (25 мг), дітям від 2 до 6 років - 16 крапель (40 мг), дітям старше 6 років та дорослим – 20 крапель (50 мг). Для сонографічного дослідження ШКТ за 1 день до дослідження препарат призначають 2 рази на добу (вранці та ввечері) у дозах, рекомендованих при підготовці до рентгенографічного дослідження. За 3 години до початку дослідження дозу слід повторити.ПередозуванняПовідомлення про передозування відсутні. Симетикон не всмоктується із ШКТ і передозування не становить загрози життю та здоров'ю.Запобіжні заходи та особливі вказівкиПрепарат не містить цукру, можливе застосування хворими з цукровим діабетом та порушеннями травлення. Під час лікування не рекомендується прийом газованих напоїв. Прийом препарату може спотворити результати деяких діагностичних тестів, наприклад тест із використанням гваякової смоли. Вплив на здатність до керування автотранспортом та управління механізмами Препарат не впливає на керування транспортними засобами та обслуговування механічних пристроїв.Умови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаМазь – 100 гр.: Активині речовини: ментол - 3,9 г, або олія м'яти перцевої 7,8 г; метилсаліцилат – 20,2 г; Допоміжні речовини: медичний вазелін, тверді парафіни нафтові. По 25 г у банках зі скломаси оранжевого скла. Кожну банку разом із інструкцією із застосування поміщають у пачку. По 20 банок разом з інструкціями застосування поміщають у коробки з картону.Опис лікарської формиМазь білого або жовтого кольору із запахом ментолу та метилсаліцилату.Фармакотерапевтична групаМісцевий подразник.ФармакодинамікаМає знеболювальну та протизапальну дію.Показання до застосуванняАртралгії, міалгії, больовий синдром при захворюваннях навколосуглобових тканин, люмбоішіалгія, радикуліт.Протипоказання до застосуванняПідвищена чутливість до будь-якого компонента препарату, відкриті рани, подразнення шкіри, діти віком до 6 років. З обережністю: вагітність, грудне вигодовування, аспіринова бронхіальна астма, дитячий вік від 6 до 12 років.Побічна діяУ поодиноких випадках розвивається гіперчутливість до препарату, подразнення у місці введення, шкірні алергічні реакції, а також ангіоневротичний набряк.Взаємодія з лікарськими засобамиПрепарат викликає гіперемію шкіри та рефлекторно посилює циркуляцію крові у підшкірній тканині, таким чином, спільне застосування з іншими препаратами локальної дії може призводити до посилення їх всмоктування. Використання великих кількостей може підвищувати токсичність метотрексату та знижувати терапевтичний ефект гіпоглікемічних засобів. Препарат не застосовувати з пероральними антикоагулянтами.Спосіб застосування та дозиЗовнішньо. Необхідну кількість мазі (2-4 г, що відповідає обсягу великої вишні) втирають у болючі ділянки шкіри. При необхідності процедуру повторюють за кілька годин (до 3 разів на день). Тривалість курсу без консультації лікаря до 10 днів.ПередозуванняПередозування ментолу та метилсаліцилату спостерігалося в окремих випадках, головним чином у дітей, при випадковому прийомі внутрішньо, препаратів, що містять дані речовини. Симптоми передозування: збудження, збільшення глибини дихання, гіперпірексія, нудота, біль у животі, блювання та симптоми пригнічення центральної нервової системи, таких як запаморочення, нестійка хода, припливи до обличчя, сонливість, пригнічення дихання та кома. Лікування: симптоматичне та підтримуюче; корекція електролітного та водного балансу, призначення адсорбуючих засобів та сольових проносних, форсований діурез, зовнішнє охолодження тіла; у важких випадках – переливання крові, гемодіаліз. Передозування при місцевому застосуванні відбувається рідко і лише при неправильному використанні препарату (нанесення на слизові оболонки, великі області пошкодженої або інфікованої шкіри).Запобіжні заходи та особливі вказівкиТільки для зовнішнього застосування. Не застосовувати з компресами, що зігрівають. З появою подразнення шкіри припинити застосування. Уникати попадання в очі, слизові оболонки, ділянки подразнення шкіри. Не використовувати препарат більше ніж 10 днів без консультації лікаря.Умови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаМазь – 100 гр.: речовини: левоментол - 3,9 г, метилсаліцилат - 20,2 г; Допоміжні речовини: вазелін – 68,9 г, парафін (парафінів нафтових твердих) – 7,0 г По 20, 25, 30, 40, 50 г алюмінієві туби з бутонами або туби з комбінованого матеріалу з бушонами, або туби ламінатні з бутонами. По 20, 25, 30, 40, 50, 60, 70, 80, 100 г у банки або флакони темного скла, з нагвинчуваними пластмасовими кришками з ущільнюючим елементом або прокладками, або засобами закупорювальними полімерними, або в банки скляні поліетиленовими натягуються або по 50, 100 г у полімерні флакони з кришками з поршнем для видавлювання. Кожну тубу, банку або флакон разом з інструкцією по застосуванню поміщають у пачку з коробкового картону для споживчої тари або з картону макулатурного. Допускається укладання туб, банок або флаконів у групове впакування (коробку картонну) з рівною кількістю інструкцій із застосування.Опис лікарської формиМазь від світло-жовтого до жовтого кольору, із запахом левоментолу та метилсаліцилату.Фармакотерапевтична групаПротизапальний засіб для зовнішнього застосування.ФармакокінетикаПри місцевому застосуванні активні компоненти препарату не абсорбуються у системний кровотік та не мають системної дії.ФармакодинамікаЧинить місцеву протизапальну та знеболювальну дію.Показання до застосуванняАтралгії, міалгії, (м'язові болі) до та після занять спортом, больовий синдром при захворюваннях навколосуглобових тканин, люмбоішіалгія, радикуліт.Протипоказання до застосуванняГіперчутливість, порушення цілісності шкірних покривів, запальні захворювання шкіри на місці передбачуваного нанесення. Вагітність ІІІ триместр, дитячий вік до 18 років. З обережністю: непереносимість похідних саліцилової кислоти; вагітність І-ІІ триместр.Вагітність та лактаціяНе застосовується у період грудного вигодовування та у III триместрі вагітності. Застосування І-ІІ триместрах лише, якщо передбачувана користь для матері перевищує потенційний ризик для плода.Побічна діяУ поодиноких випадках розвивається гіперчутливість до препарату, шкірні алергічні реакції (свербіж шкіри, кропив'янка, висипання на шкірі) а також ангіоневротичний набряк.Взаємодія з лікарськими засобамиПрепарат викликає гіперемію шкіри та рефлекторно посилює циркуляцію крові у підшкірній тканині, таким чином, спільне застосування з іншими препаратами локальної дії може призводити до посилення їх всмоктування. Використання великих кількостей може підвищувати токсичність метотрексату та знижувати терапевтичний ефект гіпоглікемічних засобів. Препарат не застосовувати з пероральними антикоагулянтами.Спосіб застосування та дозиЗовнішньо (у вигляді розтирань). Необхідну кількість мазі (2-4 г, що відповідає обсягу великої вишні), втирають у болючі ділянки шкіри. При необхідності процедуру повторюють за кілька годин (до 3 разів на день). Тривалість курсу (без консультації лікаря) 10 днів. Застосування препарату при першому прийомі або його відміні: немає відомостей.ПередозуванняПередозування ментолу та метилсаліцилату спостерігалося в окремих випадках, головним чином у дітей при випадковому прийомі внутрішньо препаратів, що містять дані речовини. Симптоми передозування: збудження, збільшення глибини дихання, гіперпірексія, нудота, біль у животі, блювання та симптоми пригнічення центральної нервової системи, такі як запаморочення, нестійка хода, "припливи" крові до обличчя, сонливість, пригнічення дихання та кома. Лікування симптоматичне та підтримуюче: корекція водно-електролітного балансу, призначення адсорбуючих засобів та сольових проносних, форсований діурез, зовнішнє охолодження тіла; у важких випадках – переливання крові, гемодіаліз. Передозування при місцевому застосуванні відбувається рідко і лише при неправильному застосуванні препарату (нанесення на слизові оболонки, великі області пошкодженої або інфікованої шкіри).Запобіжні заходи та особливі вказівкиНе допускати попадання на кон'юнктиву та інші слизові оболонки. Не наносити на пошкоджену або роздратовану шкіру. Не застосовувати з компресами, що зігрівають. Вплив на здатність до керування автотранспортом та управління механізмами Немає відомостей.Умови зберіганняПри кімнатній температуріУмови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаМазь – 100 гр.: речовини: L-ментол - 3,9 г; метилсаліцилат – 20,2 г; Допоміжні речовини: парафіни нафтові тверді марки П-1, П-2 - 7 г; вазелін медичний – до 100 г. По 25, 40 г у банки темного скла з гвинтовою горловиною, закупорені прокладками і кришками нагвинчувані пластмасовими. По 25, 40 г в банки темного скла з трикутним віночком з полімерними кришками натягуються. По 25 г у туби алюмінієві з ковпачками із поліетилену. Кожну банку або тубу з інструкцією із застосування поміщають у пачку з картону. Допускається упаковка банок або туб з рівною кількістю інструкцій із застосування в групову упаковку.Опис лікарської формиМазь від білого до жовтого кольору із запахом ментолу та метилсаліцилату.Фармакотерапевтична групаПротизапальний засіб для місцевого застосування.ФармакокінетикаПри зовнішньому застосуванні концентрація левоментолу в системному кровотоку незначна. Метилсаліцилат при зовнішньому застосуванні проникає в тканини через незмінену шкіру, при цьому аналгетичну концентрацію в системному кровотоку не досягається. Дія лише місцева. Виведення саліцилатів здійснюється головним чином нирками, швидкість виведення залежить від плазматичної концентрації та pH сечі.ФармакодинамікаМає знеболювальну та протизапальну дію. Місцевоподразнююча дія левоментолу сприяє зменшенню інтенсивності больових відчуттів. Місцева дія супроводжується розширенням судин, викликаючи відчуття охолодження, що переходить у відчуття легкого печіння та поколювання з подальшим аналгетичним ефектом. Метилсаліцилат - протизапальний болезаспокійливий засіб. Неселективно пригнічує циклооксигеназу, знижуючи синтез простагландинів. Нормалізує підвищену проникність капілярів, покращує процеси мікроциркуляції, зменшує набряк та інфільтрацію запалених тканин.Показання до застосуванняАртралгії, міалгії (м'язові болі) до та після занять спортом, больовий синдром при захворюваннях навколосуглобових тканин, люмбоїшиалгія, радикуліт.Протипоказання до застосуванняПідвищена чутливість до будь-якого компонента препарату, порушення цілісності шкірних покровів та запальні захворювання шкіри у місці нанесення, дитячий вік до 12 років, вагітність (III триместр). З обережністю: вагітність (I-II триместр), період грудного вигодовування, дитячий вік від 12 до 18 років, непереносимість саліцилатів, синдром Рея.Вагітність та лактаціяПеред застосуванням Бом-Бенге, якщо Ви вагітні, або припускаєте, що Ви могли б бути вагітною, або плануєте вагітність, необхідно проконсультуватися з лікарем. У період грудного вигодовування перед застосуванням препарату Бом-Бенге слід проконсультуватися з лікарем. При попаданні в системний кровотік саліцилати проникають через плацентарний бар'єр і в молоко жінок, що годують і можуть несприятливо впливати на плід, особливо в III триместрі вагітності (наприклад, викликати передчасне закриття артеріальної протоки або тривалі пологи) і дитину. Незважаючи на те, що при місцевому застосуванні метилсаліцилатів не очікується підвищення їх концентрації у плазмі крові до концентрації, небезпечної для плода та дитини,при вирішенні питання про можливість застосування препарату при вагітності та в період грудного вигодовування слід оцінити очікувану користь терапії препаратом для матері та можливий ризик для плода та дитини.Побічна діяНаведені нижче побічні ефекти даються відповідно до наступних градацій частоти їх виникнення: дуже часто (≥ 1/10), часто (≥ 1/100, < 1/10); нечасто (≥ 1/1000, < 1/100); рідко (≥1/10000, <1/1000); дуже рідко (< 1/10000) (включаючи окремі повідомлення), невідома частота (за наявними даними визначити частоту побічної дії визначити неможливо). З боку імунної системи: в окремих випадках гіперчутливість до препарату, задишка в контексті гіперчутливості. З боку шкіри та підшкірних тканин: гіперемія, свербіж, кропив'янка, висипання на шкірі, ангіоневротичний набряк. У пацієнтів, чутливих до ацетилсаліцилової кислоти, при місцевому застосуванні метилсаліцилату спостерігалися шкірні алергічні реакції, а також ангіоневротичний набряк. Якщо у Вас відзначаються побічні ефекти, вказані в інструкції або вони посилюються, або Ви помітили будь-які інші побічні ефекти, які не вказані в інструкції, повідомте про це лікаря.Взаємодія з лікарськими засобамиПрепарат викликає гіперемію шкіри та рефлекторно посилює циркуляцію крові у підшкірній тканині, таким чином, спільне застосування з іншими препаратами локальної дії може призводити до посилення їх всмоктування. Використання великих кількостей може підвищувати токсичність метотрексату та знижувати терапевтичний ефект гіпоглікемічних засобів. У пацієнтів, які застосовують антикоагулянти, наприклад, варфарин, можуть виникнути кровотечі, оскільки цей препарат містить саліцилат. У пацієнтів, чутливих до ацетилсаліцилової кислоти, при зовнішньому застосуванні метилсаліцилату відзначалися шкірні алергічні реакції, а також ангіоневротичний набряк. При одночасному застосуванні з ацетилсаліциловою кислотою можуть спостерігатися токсичні ефекти саліцилатів.Якщо Ви застосовуєте вищезгадані або інші лікарські препарати (у тому числі безрецептурні) перед застосуванням Бом-Бенге проконсультуйтеся з лікарем.Спосіб застосування та дозиЗовнішньо. Необхідну кількість мазі (2-4 г для дорослих та 1 -3 г для дітей віком від 12 до 18 років) наносять на хворобливу ділянку та втирають. При необхідності процедуру повторюють за кілька годин (до 3-х разів на день). Тривалість курсу без консультації лікаря до 10 днів. Якщо через 10 днів лікування покращення не настає або симптоми посилюються, або з'являються нові симптоми, необхідно проконсультуватися з лікарем. Застосовуйте препарат тільки згідно з тими показаннями, тим способом застосування і в дозах, які вказані в інструкції.ПередозуванняПередозування левоментолу та метилсаліцилату спостерігалося в окремих випадках, головним чином у дітей, при випадковому прийомі внутрішньо препаратів, що містять дані речовини. Симптоми передозування метилсаліцилат: збудження, збільшення глибини дихання, гіперпірексія. Симптоми передозування левоментолом: нудота, біль у животі, блювання та симптоми пригнічення центральної нервової системи, такі як запаморочення, нестійка хода, “припливи” крові до обличчя, сонливість, пригнічення дихання та кома. Передозування при зовнішньому застосуванні відбувається рідко і лише при неправильному застосуванні препарату (нанесення на слизові оболонки, великі області пошкодженої або інфікованої шкіри). Лікування: симптоматичне та підтримуюче; корекція водно-електролітного балансу, призначення адсорбуючих засобів та сольових проносних, форсований діурез, зовнішнє охолодження тіла; у важких випадках – переливання крові, гемодіаліз.Запобіжні заходи та особливі вказівкиТільки для зовнішнього застосування. Не застосовувати з компресами, що зігрівають, оклюзійними пов'язками. У разі появи симптомів подразнення шкіри припинити застосування. Уникати попадання у вічі, на слизові оболонки, на ділянки з порушенням цілісності шкірних покровів та запалення. Не використовувати препарат більше ніж 30 днів без консультації лікаря. Можлива перехресна алергія на інші саліцилати. Вплив на здатність до керування автотранспортом та управління механізмами Не впливає на здатність до керування автомобілем та управління механізмами.Умови відпустки з аптекБез рецептаВідео на цю тему
Склад, форма випуску та упаковкаМазь: Активні речовини – ментолу рацемічного 3,9 г, метилсаліцилату 20,2 г; допоміжні речовини – вазелін, парафін. 25, 40 г у банку помаранчевого скла. Кожну банку разом із інструкцією із застосування у картонну пачку.Опис лікарської формиМазь від світло-жовтого до жовтого кольору із запахом ментолу та метилсаліцилату.Фармакотерапевтична групаМісцевий подразник.Показання до застосуванняУ складі комплексної терапії ревматизму (суглобовий та м'язовий), артриту, ексудативного плевриту.Протипоказання до застосуванняГіперчівливість.Побічна діяАлергічні реакції.Спосіб застосування та дозиЗовнішньо. Невелику кількість мазі наносять на хворобливі ділянки та розтирають.Умови відпустки з аптекБез рецептаВідео на цю тему
416,00 грн
174,00 грн
Склад, форма випуску та упаковкаТаблетки, покриті плівковою оболонкою - 1 таб. Активна речовина: етинілестрадіол 30 мкг, дієногест 2 мг; Допоміжні речовини: лактози моногідрат – 57.17 мг, крохмаль кукурудзяний – 12 мг, повідон 30ЛП – 3 мг, натрію крохмалю гліколат – 5 мг, магнію стеарат – 800 мкг; плівкова оболонка: акваполіш білий 014.17 МС (гіпромелоза - 48%, гідроксипропілцелюлоза - 12%, тальк - 20%, олія насіння бавовни гідрогенізована - 5%, титану діоксид - 15%) - 9 мг. 1 блістер по 21 пігулки.Фармакотерапевтична групаНизькодозований монофазний пероральний комбінований естроген-гестагенний контрацептивний препарат. Дія препарату Бонаде заснована на спільній дії різних факторів, найважливішим з яких є придушення овуляції та підвищення в'язкості секрету шийки матки. Гестагенний компонент препарату Бонаде, дієногест, є похідним нортестостерону і має антиандрогенну дію. Дієногест також сприятливо впливає на ліпідний профіль, підвищуючи вміст ЛПВЩ. У жінок, які приймають комбіновані пероральні контрацептиви (КОК), цикл стає регулярнішим, рідше спостерігаються хворобливі менструації, зменшується інтенсивність і тривалість кровотечі.ФармакокінетикаБетагістин діє головним чином на гістамінові H1- та H3-рецептори внутрішнього вуха та вестибулярних ядер ЦНС. Шляхом прямого агоністичного впливу на H1-рецептори судин внутрішнього вуха, а також опосередковано через вплив на H3-рецептори покращує мікроциркуляцію та проникність капілярів, нормалізує тиск ендолімфи у лабіринті та равлику. Водночас бетагістин збільшує кровообіг у базилярній артерії. Має виражений центральний ефект, будучи інгібітором H3-рецепторів ядер вестибулярного нерва. Покращує провідність у нейронах вестибулярних ядер на рівні ствола головного мозку. Клінічним проявом зазначених властивостей є зниження частоти та інтенсивності запаморочень, зменшення шуму у вухах, покращення слуху у разі його зниження.ІнструкціяЯк розпочати прийом препарату Бонаде. За відсутності прийому будь-яких гормональних контрацептивів у попередньому місяці застосування препарату Бонаде слід розпочинати у 1-й день природного менструального циклу (тобто у 1-й день менструальної кровотечі). Приймають пігулку, помічену відповідним днем тижня. Наприклад, якщо менструація починається у п'ятницю, приймають таблетку, позначену літерами, що позначають п'ятницю. Потім слід продовжувати приймати таблетки в наступні дні в установленому порядку. Допустимо також починати застосування з 2-5 днів циклу, але в цьому випадку рекомендується додатково застосовувати бар'єрний метод контрацепції (презерватив) протягом перших 7 днів застосування таблеток з першої упаковки (блістера). При переході з інших КОК, контрацептивного вагінального кільця або контрацептивного пластиру можна почати приймати препарат Бонаде наступного дня після прийому останньої таблетки попередньої упаковки КОК (тобто без перерви в прийомі). Якщо попередня упаковка містила також неактивні таблетки (без активної речовини), можна застосовувати препарат Бонаде наступного дня після прийому останньої активної таблетки. Також можна розпочати застосування пізніше, але в жодному разі не пізніше наступного дня, після звичайної перерви у застосуванні (перерва 7 днів для препаратів, що містять 21 таблетку) або після прийому останньої неактивної таблетки (для препаратів, що містять 28 таблеток в упаковці). У разі використання контрацептивного пластиру або контрацептивного вагінального кільця прийом препарату Бонаде слід розпочати в день їх видалення, але не пізніше дня, коли має бути введене нове кільце або наклеєний новий пластир. При переході з пероральних контрацептивів, що містять тільки гестаген ("міні-пили"), можна припинити прийом "міні-пили" в будь-який день і почати застосування препарату Бонаде наступного дня, в той же час. Протягом перших 7 днів застосування таблеток також необхідно використовувати додатково бар'єрний метод контрацепції. При переході з ін'єкційного контрацептиву, імплантату або внутрішньоматкових контрацептивів (внутрішньоматкова спіраль), що вивільняють гестаген, починати застосування препарату Бонаде слід у той день, коли повинна бути зроблена наступна ін'єкція або день видалення імплантату або внутрішньоматкового контрацептиву. Протягом перших 7 днів застосування таблеток також необхідно використовувати додатково бар'єрний метод контрацепції. Відразу після пологів лікар може рекомендувати почекати до закінчення першого нормального менструального циклу, перш ніж починати застосування препарату Бонаде. Іноді, за рекомендацією лікаря, можна розпочати застосування препарату раніше. Після мимовільного викидня або аборту в I триместрі вагітності слід проконсультуватися з лікарем. Зазвичай рекомендується розпочати застосування препарату негайно. Прийом пропущених пігулок. Якщо запізнення в прийомі чергової таблетки менше 12 годин, контрацептивна дія Бонаде зберігається. Пацієнтці слід прийняти таблетку, як тільки вона згадає про це. Наступну таблетку слід прийняти у звичайний час. Якщо запізнення в прийомі таблеток становить більше 12 годин, контрацептивний захист може бути знижений. Чим більше підряд таблеток пропущено, і чим ближче цей пропуск до початку прийому або до кінця прийому, тим вищий ризик настання вагітності. У зв'язку з цим можна керуватися такими правилами. Якщо пропущено більше 1 таблетки з упаковки (блістера), слід проконсультуватися з лікарем. Если пропущена 1 таблетка в первую неделю применения препарата, следует принять пропущенную таблетку как можно скорее, как только пациентка вспомнит (даже, если это означает прием двух таблеток одновременно). Следующую таблетку следует принять в обычное время. Необходимо дополнительно использовать барьерный метод контрацепции в течение следующих 7 дней. Если половой акт был в течение недели перед пропуском таблетки, необходимо учитывать вероятность наступления беременности. Следует немедленно проконсультироваться с врачом. Если пропущена 1 таблетка во вторую неделю приема препарата, следует принять пропущенную таблетку как можно скорее, как только пациентка вспомнит (даже, если это означает прием 2 таблеток одновременно). Следующую таблетку следует принять в обычное время. Если женщина принимала таблетки правильно в течение 7 дней, предшествующих первой пропущенной таблетке, контрацептивное действие препарата Бонадэ сохраняется, и женщина не нуждается в использовании дополнительных контрацептивных мер. В противном случае, а также при пропуске 2 и более таблеток необходимо дополнительно использовать барьерные методы контрацепции в течение 7 дней. Если пропущена 1 таблетка на третьей неделе приема препарата, но в течение 7 дней, предшествующих первой пропущенной таблетке, все таблетки принимались правильно, нет необходимости использовать дополнительные контрацептивные методы, если женщина будет придерживаться любого из двух следующих вариантов: Следует принять пропущенную таблетку как можно скорее, как только пациентка вспомнит (даже если это означает прием 2 таблеток одновременно). Следующую таблетку следует принять в обычное время. Следующую упаковку (блистер) необходимо начать сразу же после окончания приема таблеток из текущей упаковки (блистера), таким образом, не будет перерыва между упаковками (блистерами). Кровотечение "отмены" маловероятно, пока не закончатся таблетки из второй упаковки (блистера), но могут отмечаться мажущие выделения или прорывные маточные кровотечения в дни приема препарата. Следует прекратить применение таблеток из текущей упаковки (блистера), сделать перерыв на 7 или менее дней (включая день пропуска таблетки) и затем начать прием таблеток из новой упаковки (блистера). Отсутствие ожидаемого менструальноподобного кровотечения после перерыва в применении таблеток может означать, что женщина беременна. В этом случае женщине необходимо проконсультироваться с врачом прежде, чем она начнет применение таблеток из новой упаковки (блистера). Руководствуясь этими правилами, женщина всегда может начать применение таблеток из следующей упаковки (блистера) в тот день недели, когда она обычно это делает. В ситуациях, когда рекомендуется прекратить прием препарата Бонадэ, или когда его надежность может быть снижена, следует воздержаться от половых контактов или применять негормональные контрацептивные методы (например, презерватив или другие барьерные методы). Не следует применять ритмический или температурный методы. Эти методы могут быть ненадежны, т.к. прием КОК приводит к изменениям базальной температуры и цервикальной слизи. Припинення прийому препарату. Можна припинити приймати препарат Бонаде будь-коли. У разі припинення застосування у зв'язку з бажанням завагітніти, зазвичай рекомендується дочекатися першої нормальної менструації і лише після цього спробувати завагітніти. За допомогою цього методу легше встановити дату пологів. Рекомендації у разі шлунково-кишкових розладів. У разі виникнення блювання або діареї діючі речовини препарату Бонаде можуть не повністю всмоктуватися. Якщо блювання триває 3-4 години після прийому контрацептивної таблетки, результат може бути таким же, як при пропусканні прийому таблетки. Слід робити так, як рекомендовано у разі пропуску прийому таблетки. У разі сильної діареї слід проконсультуватися у лікаря. Відстрочка початку менструальноподібної кровотечі. Можна відкласти початок менструальноподібної кровотечі, якщо почати приймати таблетки з наступної упаковки (якщо упаковка містить 21 таблетку) або блістера (якщо упаковка містить 63 таблетки) відразу після закінчення поточної упаковки (блістера). Можна приймати таблетки так довго, як це необхідно, або доти, поки таблетки в упаковці (блістері) не закінчаться. Якщо необхідно, щоб кровотеча відміни почалася, слід припинити приймати таблетки. Під час застосування таблеток Бонаде з нової упаковки (блістера) можуть з'явитися рясні або мажуть кров'янисті виділення. Застосування таблеток із наступної упаковки (блістера) слід розпочати після звичайного 7-денного інтервалу. Зміна дня початку менструальноподібної кровотечі. Якщо жінка приймає таблетки, суворо дотримуючись всіх рекомендацій, менструальноподібні кровотечі наступають приблизно в ті самі дні кожні 4 тижні. Якщо необхідно змінити ці дні, слід скоротити (але в жодному разі не продовжувати) наступний інтервал без прийому таблеток. Наприклад, кровотеча починається по п'ятницях, а необхідно, щоб вона починалася по вівторках (на 3 дні раніше), тоді слід почати застосування таблеток з нової упаковки (блістера) на 3 дні раніше, ніж зазвичай. Якщо інтервал без прийому таблеток буде занадто коротким, кровотеча може зовсім не наступити в інтервал. Однак під час застосування таблеток з нової упаковки (блістера) можуть з'явитися рясні або кров'янисті виділення. Спеціальні групи пацієнтів. Дітям та підліткам препарат Бонаде показаний лише після настання менархе. Пацієнти похилого віку: Бонаде не показаний після настання менопаузи. Препарат протипоказаний жінкам із тяжкими захворюваннями печінки доти, доки показники функції печінки не прийдуть у норму. Препарат Бонаде спеціально не вивчався у жінок із порушеннями функції нирок. Наявні дані не передбачають зміни режиму дозування таких пацієнтів.Показання до застосуванняКонтрацепція; лікування акне легкого та середнього ступеня тяжкості у жінок, які потребують контрацепції, при неефективності інших методів лікування (місцеве лікування або застосування системних антибіотиків).Протипоказання до застосуванняПрепарат Бонаде протипоказаний за наявності будь-якого зі станів/захворювань, наведених нижче. Якщо якийсь із цих станів розвивається вперше на тлі його застосування, препарат слід негайно відмінити: тромбози (венозні та артеріальні) та тромбоемболії в даний час або в анамнезі (в т.ч. тромбоз глибоких вен, тромбоемболія легеневої артерії, інфаркт) ; стани, що передують тромбозу (в т.ч. стенокардія) в даний час або в анамнезі; цереброваскулярна хвороба: інсульт, транзиторні ішемічні атаки в даний час та в анамнезі; множинні чи виражені чинники ризику венозного чи артеріального тромбозу, зокрема. ускладнені ураження клапанного апарату серця, фібриляція передсердь, захворювання судин головного мозку або коронарних артерій серця, тяжка дисліпопротеїнемія;неконтрольована артеріальна гіпертензія, серйозне хірургічне втручання, тривала іммобілізація, оперативні втручання на нижніх кінцівках та органах малого тазу, нейрохірургічні втручання, куріння віком від 35 років; вроджена або набута схильність до артеріальних або венозних тромбозів (резистентність до активованого протеїну С (включаючи фактор 5 Лейдену), дефіцит антитромбіну III, дефіцит протеїну С, дефіцит протеїну S, гіпергомоцистеїнемія, наявність антитіл до фосфоліпідів, (антикарди); мігрень з осередковими неврологічними симптомами нині чи анамнезі; цукровий діабет із судинними ускладненнями; панкреатит з вираженою гіпертригліцеридемією в даний час або в анамнезі;печінкова недостатність та тяжкі захворювання печінки (до нормалізації показників печінкових ферментів), у т.ч. синдроми Ротора та Дубіна-Джонсона; пухлини печінки (доброякісні або злоякісні) в даний час або в анамнезі; виявлені гормонозалежні злоякісні новоутворення (в т.ч. статевих органів чи молочних залоз) чи підозра на них; кровотеча з піхви неясного генезу; вагітність чи підозра на неї; період лактації (грудного вигодовування); підвищена чутливість до будь-якого з компонентів препарату Бонаде; непереносимість галактози, лактазна недостатність або глюкозо-галактозна мальабсорбція (препарат містить лактозу); ожиріння (ІМТ понад 30 кг/м2); велика травма.пухлини печінки (доброякісні або злоякісні) в даний час або в анамнезі; виявлені гормонозалежні злоякісні новоутворення (в т.ч. статевих органів чи молочних залоз) чи підозра на них; кровотеча з піхви неясного генезу; вагітність чи підозра на неї; період лактації (грудного вигодовування); підвищена чутливість до будь-якого з компонентів препарату Бонаде; непереносимість галактози, лактазна недостатність або глюкозо-галактозна мальабсорбція (препарат містить лактозу); ожиріння (ІМТ понад 30 кг/м2); велика травма.пухлини печінки (доброякісні або злоякісні) в даний час або в анамнезі; виявлені гормонозалежні злоякісні новоутворення (в т.ч. статевих органів чи молочних залоз) чи підозра на них; кровотеча з піхви неясного генезу; вагітність чи підозра на неї; період лактації (грудного вигодовування); підвищена чутливість до будь-якого з компонентів препарату Бонаде; непереносимість галактози, лактазна недостатність або глюкозо-галактозна мальабсорбція (препарат містить лактозу); ожиріння (ІМТ понад 30 кг/м2); велика травма.підвищена чутливість до будь-якого з компонентів препарату Бонаде; непереносимість галактози, лактазна недостатність або глюкозо-галактозна мальабсорбція (препарат містить лактозу); ожиріння (ІМТ понад 30 кг/м2); велика травма.підвищена чутливість до будь-якого з компонентів препарату Бонаде; непереносимість галактози, лактазна недостатність або глюкозо-галактозна мальабсорбція (препарат містить лактозу); ожиріння (ІМТ понад 30 кг/м2); велика травма. Препарат Бонаде не призначений для застосування у чоловіків. З обережністю. Слід ретельно зважувати потенційний ризик та очікувану користь застосування КОК у кожному індивідуальному випадку за наявності наступних захворювань/станів та факторів ризику: фактори ризику розвитку тромбозу та тромбоемболій: куріння; ожиріння (ІМТ менше 30 кг/м2); дисліпопротеїнемія, артеріальна гіпертензія; мігрень без осередкової неврологічної симптоматики; неускладнені вади клапанного апарату серця; спадкова схильність до тромбозу (тромбози, інфаркт міокарда або порушення мозкового кровообігу в молодому віці у будь-кого з найближчих родичів); інші захворювання, при яких можуть спостерігатися порушення периферичного кровообігу: цукровий діабет; онкологічні захворювання, ВКВ; гемолітико-уремічний синдром; хвороба Крона та виразковий коліт; серповидно-клітинна анемія; флебіт поверхневих вен;спадковий ангіоневротичний набряк; гіпертригліцеридемія; захворювання, що вперше виникли або погіршилися при вагітності або на тлі попереднього застосування статевих гормонів (наприклад, жовтяниця, холестаз, захворювання жовчного міхура, отосклероз із погіршенням слуху, порфірія, герпес під час вагітності, хорея Сіденхема); післяпологовий період.Вагітність та лактаціяПрепарат Бонаде не можна застосовувати при вагітності. Якщо вагітність виявляється під час застосування препарату Бонаде, його слід відмінити і звернутися до лікаря. Однак великі епідеміологічні дослідження не виявили підвищеного ризику дефектів розвитку у дітей, народжених жінками, які отримували статеві гормони до вагітності або прийому статевих гормонів з необережності в ранні терміни вагітності. Прийом КОК може зменшувати кількість грудного молока та змінювати його склад, тому їх використання не рекомендується до припинення грудного вигодовування. Дітям та підліткам препарат Бонаде показаний лише після настання менархе.Побічна діяПри застосуванні препарату Бонаде можуть спостерігатися нерегулярні кровотечі (мажуть кров'янисті виділення або проривні маткові кровотечі), особливо протягом перших місяців застосування. На фоні застосування препарату Бонаде можуть спостерігатися й інші небажані ефекти, хоча їхня поява не обов'язкова у всіх пацієнток. Побічні ефекти, виявлені в ході застосування діючих речовин препарату Бонаде, наведені з розподілом за частотою розвитку та системами органів. Частоту побічних ефектів класифікували таким чином: дуже часто (>1/10), часто (>1/100, <1/10), нечасто (>1/1000, <1/100), рідко (>1/10 000, <1/1000), дуже рідко (<1/10 000) та частота невідома (на підставі наявних даних неможливо оцінити частоту розвитку небажаних реакцій). Інфекційні та паразитарні захворювання: нечасто – вагініт, вульвовагініт, вагінальний кандидоз або інші грибкові вульвовагінальні інфекції; рідко – сальпінгоофорит (аднексит), інфекції сечовивідних шляхів, цистит, мастит, цервіцит, грибкові інфекції, герпетичне ураження ротової порожнини, грип, бронхіт, синусит, інфекції верхніх дихальних шляхів, вірусна інфекція. Доброякісні, злоякісні та неуточнені новоутворення (включаючи кісти та поліпи): нечасто – кісти яєчника; рідко – кісти придатків матки, міома матки, ліпома молочної залози, кісти молочних залоз, фіброзно-кістозна мастопатія. З боку системи кровотворення: рідко – анемія. З боку імунної системи: рідко – алергічні реакції. З боку ендокринної системи: рідко – вірилізм. З боку обміну речовин та харчування: нечасто – підвищення апетиту; рідко – анорексія. Порушення психіки: нечасто – пригнічений настрій; рідко – психічні розлади, депресія, безсоння, порушення сну, агресія; частота невідома – зниження лібідо, підвищення лібідо. З боку нервової системи: часто – головний біль; нечасто – запаморочення, мігрень; рідко – ішемічний інсульт, цереброваскулярні розлади, дистонія. З боку органу зору: рідко – сухість слизової оболонки очей, подразнення слизової оболонки очей, осцилопсія; частота невідома - непереносимість контактних лінз (неприємні відчуття за її носінні). З боку органу слуху та лабіринтні порушення: рідко – раптова втрата слуху, шум у вухах, вертиго, порушення слуху. З боку серцево-судинної системи: нечасто – підвищення/зниження АТ; рідко - серцево-судинні розлади, тахікардія, венозні та артеріальні тромбози та тромбоемболії, тромбофлебіт, підвищення діастолічного тиску, ортостатична циркуляторна дистонія, "припливи" крові до шкіри з почуттям жару, варикозне розширення вен, захворювання. З боку дихальної системи: рідко – бронхіальна астма, гіпервентиляція. З боку травної системи: нечасто – біль у животі, дискомфорт, здуття, нудота, блювання, діарея; рідко – гастрит, ентерит, диспепсія. З боку шкіри та підшкірних тканин: нечасто - акне, алопеція, висип, включаючи макулярний висип, свербіж (в т.ч. генералізований свербіж); рідко – алергічний дерматит, атопічний дерматит, нейродерміт, екзема, псоріаз, посилене потовиділення, хлоазму, гіперпігментація, себорея, лупа, гірсутизм, шкірна реакція – целюліт, судинні “зірочки”; частота невідома – кропив'янка, вузлувата еритема, багатоформна еритема. З боку кістково-м'язової системи: рідко – біль у спині, відчуття дискомфорту з боку опорно-рухового апарату, міалгія, біль у кінцівках. З боку статевих органів та молочної залози: часто – біль у молочних залозах, відчуття дискомфорту; нечасто - зміна тривалості та обсягу менструальноподібних кровотеч, включаючи рясну менструальноподібну кровотечу, убогі менструальноподібні кров'янисті виділення та відсутність менструальноподібних кров'янистих виділень, ациклічні кровотечі, в т.ч. кровотечі з піхви та метрорагія, збільшення розмірів молочних залоз, нагрубання та почуття розпирання в молочній залозі, набряк молочної залози, хворобливі менструальноподібні кров'янисті виділення, виділення з піхви, болі в ділянці малого тазу; рідко – дисплазія епітелію шийки матки, диспареунія, галакторея; частота невідома – виділення з молочних залоз. Загальні розлади та порушення: нечасто – стомлюваність, астенія, погане самопочуття, зміни маси тіла (збільшення, зниження та коливання маси тіла); рідко – біль у грудях, периферичні набряки, грипоподібні явища, підвищення температури тіла, дратівливість; частота невідома – затримка рідини. З боку лабораторних показників: рідко – гіпертригліцеридемія, гіперхолестеринемія. Повідомлялося про такі серйозні небажані явища у жінок, які застосовують КОК (до яких відноситься препарат Бонаде): венозні тромбоемболічні порушення; артеріальні тромбоемболічні порушення; інсульт; підвищення АТ; гіпертригліцеридемія; порушення толерантності до глюкози або впливу на периферичну інсулінорезистентність; пухлини печінки (доброякісні та злоякісні); порушення функціональних показників печінки; хлоазму; у жінок зі спадковим ангіоневротичним набряком екзогенні естрогени можуть спричинити або посилити симптоми ангіоневротичного набряку; настання або погіршення станів, для яких зв'язок із застосуванням КОК (до яких відноситься препарат Бонаде) не є незаперечним: жовтяниця та/або свербіж, пов'язані з холестазом; утворення каменів у жовчному міхурі; порфірія; системна червона вовчанка;гемолітико-уремічний синдром; хорея Сіденхема; герпес під час попередньої вагітності; втрата слуху, пов'язана з отосклерозом; хвороба Крона; язвений коліт; рак шийки матки; порушення зору; запаморочення; панкреатит; холецистит; частота діагностування раку молочної залози у жінок, які застосовують КОК (до яких відноситься препарат Бонаде), підвищена незначною мірою. Рак молочної залози рідко спостерігається у жінок до 40 років, перевищення частоти незначне по відношенню до загального ризику раку молочної залози. Причинно-наслідковий зв'язок виникнення раку молочної залози із застосуванням КОК не встановлено.частота діагностування раку молочної залози у жінок, які застосовують КОК (до яких відноситься препарат Бонаде), підвищена незначною мірою. Рак молочної залози рідко спостерігається у жінок до 40 років, перевищення частоти незначне по відношенню до загального ризику раку молочної залози. Причинно-наслідковий зв'язок виникнення раку молочної залози із застосуванням КОК не встановлено.частота діагностування раку молочної залози у жінок, які застосовують КОК (до яких відноситься препарат Бонаде), підвищена незначною мірою. Рак молочної залози рідко спостерігається у жінок до 40 років, перевищення частоти незначне по відношенню до загального ризику раку молочної залози. Причинно-наслідковий зв'язок виникнення раку молочної залози із застосуванням КОК не встановлено. Внаслідок взаємодії інших препаратів (індукторів мікросомальних ферментів) з КОК можуть виникати "проривні" кровотечі та/або зниження контрацептивного ефекту. У разі виникнення небажаних ефектів, не зазначених в інструкції, жінці слід повідомити про це лікаря.Взаємодія з лікарськими засобамиНеобхідно враховувати інформацію щодо медичного застосування супутніх препаратів з метою виявлення потенційної лікарської взаємодії. Вплив інших лікарських засобів на Бонад. Можлива взаємодія з лікарськими засобами, що індукують мікросомальні ферменти печінки, внаслідок чого може збільшуватися кліренс статевих гормонів, що, у свою чергу, може призводити до "проривних" маткових кровотеч та/або зниження контрацептивного ефекту. Індукція ферментів може спостерігатися після декількох днів лікування. Максимальна індукція ферментів печінки зазвичай досягається протягом кількох тижнів. Після припинення прийому індукція може зберігатися протягом приблизно 4 тижнів. Жінкам, які отримують лікування такими препаратами коротким курсом на додаток до Бонаде, рекомендується використовувати бар'єрний метод контрацепції або вибрати інший негормональний метод контрацепції. Бар'єрний метод контрацепції слід використовувати протягом усього періоду прийому супутніх препаратів, а також протягом 28 днів після їх відміни. Якщо застосування препаратів-індукторів триває довше, ніж цикл прийому таблеток в упаковці Бонаде, слід розпочати прийом таблеток з нової упаковки без перерви в прийомі таблеток. Для жінок, які отримують тривале лікування препаратами, що індукують мікросомальні ферменти печінки, рекомендується використовувати інший надійний метод негормонального контрацепції. Речовини, що збільшують кліренс Бонаде (що послаблюють ефективність внаслідок індукції ферментів печінки). Барбітурати, бозентан, карбамазепін, фенітоїн, примідон, модафініл, рифампіцин та препарати для лікування ВІЛ-інфекції, такі як ритонавір, невірапін та ефавіренз, а також можливо фелбамат, гризеофульвін, барбексаклон, топірамат, окскарбазе perforatum). Речовини, що мають різний вплив на кліренс Бонад. Лікарські препарати, що підсилюють моторику шлунково-кишкового тракту (наприклад, метоклопрамід), можуть знизити концентрацію етинілестрадіолу в плазмі крові. Діючі речовини, що пригнічують сульфатування етинілестрадіолу в стінці кишечника (наприклад, аскорбінова кислота та парацетамол) можуть підвищити концентрацію етинілестрадіолу у плазмі крові. Одночасне застосування аторвастатину збільшує на 20% AUC етинілестрадіолу. Препарати, що пригнічують активність мікросомальних ферментів печінки, такі як протигрибкові засоби, похідні імідазолу (наприклад, флуконазол), індинавір або тролеандоміцин можуть підвищувати концентрацію етинілестрадіолу в плазмі крові. При сумісному застосуванні комбінації дієногесту та етинілестрадіолу багато інгібіторів протеаз ВІЛ або вірусу гепатиту С та ненуклеозидні інгібітори зворотної транскриптази можуть як збільшувати, так і зменшувати концентрацію естрогену або прогестагену у плазмі крові. У деяких випадках такий вплив може бути клінічно значущий. При сумісному застосуванні Бонаде з інгібітором протеази або з ненуклеозидним інгібітором зворотної транскриптази слід використовувати додатковий бар'єрний метод контрацепції протягом усього часу застосування цих препаратів і 7 днів після закінчення терапії. Вплив препарату Бонаде інші лікарські препарати. КОК можуть впливати на метаболізм деяких інших препаратів, що призводить до підвищення (наприклад, циклоспорин) або зниження (наприклад, ламотриджин) їхньої концентрації в плазмі крові та тканинах. Комбінація дієногесту та етинілестрадіолу може впливати на метаболізм інших лікарських засобів: Пригнічувати активність мікросомальних ферментів печінки і, таким чином, підвищувати концентрацію в плазмі таких препаратів, як бензодіазепіни (наприклад, діазепам), циклоспорин, теофілін і глюкокортикостероїди (наприклад, преднізолон). Індукувати глюкуронізацію в печінці і, таким чином, знижувати концентрацію в плазмі таких препаратів, як клофібрат, парацетамол, морфін і лоразепам. З огляду на прийому препарату Бонаде може виникнути необхідність корекції дози гіпоглікемічних лікарських засобів, т.к. препарат може впливати на периферичну інсулінорезистентність та толерантність до глюкози. Вплив на лабораторний тест. Застосування КОК може вплинути на результати деяких лабораторних тестів, включаючи біохімічні параметри функції печінки, щитовидної залози, надниркових залоз, нирок, концентрації транспортних білків у плазмі крові, наприклад, КСГ, фракції ліпопротеїдів, параметри вуглеводного обміну та системи згортання крові. Зазвичай ці зміни залишаються у межах нормальних значень.ПередозуванняВідомостей про серйозні побічні ефекти під час передозування не зареєстровано. Симптоми: можуть з'явитися нудота, блювота і невеликі вагінальні кровотечі або кров'янисті виділення, що "мажуть". Лікування: специфічного антидоту немає, слід проводити симптоматичне лікування.Запобіжні заходи та особливі вказівкиЗа наявності будь-якого з наведених нижче станів чи факторів ризику слід ретельно оцінити потенційний ризик та очікувану користь від терапії та обговорити її з жінкою до того, як вона вирішить розпочати прийом препарату. У разі посилення симптомів наявного захворювання, загострення хвороби або появи перших ознак цих станів або факторів ризику при застосуванні даного препарату необхідно проконсультуватися з лікарем, який може прийняти рішення про необхідність відміни препарату. тромбоз. Ризик тромбозу глибоких вен у жінок, які приймають КОК, вищий, ніж у тих, що їх не приймають, але не такий високий, як при вагітності. Результати епідеміологічних досліджень свідчать про наявність взаємозв'язку між застосуванням КПК та підвищеним ризиком виникнення тромбозів та тромбоемболічних захворювань, таких як інфаркт міокарда, інсульт, тромбоз глибоких вен та легеневої емболії при прийомі КОК. Ці ускладнення зустрічаються рідко. Ризик розвитку венозної тромбоемболії (ВТЕ) є максимальним у перший рік застосування таких препаратів, переважно протягом перших 3 місяців. Підвищений ризик існує при початковому використанні КЗК або при відновленні використання одного і того ж або різних КЗК (після перерви між прийомами препарату в 4 тижні і більше). Загальний ризик ВТЕ у пацієнток, які приймають низькодозовані КОК (<50 мкг етинілестрадіолу) у 2-3 рази вище, ніж у невагітних пацієнток, які не приймають КОК, проте цей ризик залишається нижчим порівняно з ризиком ВТЕ при вагітності та пологах . У дуже рідких випадках венозна або артеріальна тромбоемболія може призвести до смерті. ВТЕ, що виявляється у вигляді тромбозу глибоких вен та/або емболії легеневої артерії, може виникнути при використанні будь-якого КОК. Вкрай рідко при використанні КОК виникає тромбоз в інших кровоносних судинах, наприклад, венах та артеріях печінки, брижі, нирок, мозку або сітківки. Симптоми тромбозу глибоких вен (ТГВ): односторонній набряк нижньої кінцівки або вздовж вени на нижній кінцівці, біль або дискомфорт у нижній кінцівці тільки у вертикальному положенні або при ходьбі, локальне підвищення температури у ураженій нижній кінцівці, почервоніння або зміна забарвлення шкірних кінців на нижній кінцівці . Симптоми тромбоемболії легеневої артерії (ТЕЛА): утруднене або прискорене дихання; раптовий кашель, зокрема. з кровохарканням; гострий біль у грудній клітці, який може посилюватися при глибокому вдиху; почуття тривоги; сильне запаморочення; прискорене або нерегулярне серцебиття. Деякі з цих симптомів (наприклад, задишка, кашель) є неспецифічними і можуть бути витлумачені неправильно - як ознаки інших більш менш важких подій (наприклад, інфекція дихальних шляхів). У разі виникнення у жінок, які приймають КОК, симптомів, перерахованих вище, необхідно негайно проконсультуватися з лікарем. Ризик ВТЕ підвищується: З віком; при курінні (при інтенсивному курінні та зі збільшенням віку ризик додатково підвищується, особливо у жінок старше 35 років. Жінкам старше 35 років слід настійно рекомендувати відмовитися від куріння, якщо вони хочуть приймати препарат Бонаде; при обтяженому сімейному анамнезі (тобто за наявності в анамнезі випадків венозної тромбоемболії у відносно молодому віці у батьків або близьких родичів). У разі підозри на спадкову схильність, перш ніж прийняти рішення про будь-яку гормональну контрацепцію, жінці слід проконсультуватися з фахівцем; при тривалій іммобілізації, серйозній хірургічній операції, будь-якій операції на нижніх кінцівках або великій травмі. У цих ситуаціях необхідно припинити застосування (у разі планової операції не менше ніж за 4 тижні) і не відновлювати його до закінчення двох тижнів після повного відновлення рухової активності. Якщо застосування Бонаде не було припинено заздалегідь, слід розглянути питання про антитромботичну терапію; під час авіаперельоту тривалістю понад 4 год; при ожирінні (ІМТ понад 30 кг/м2). Ризик артеріальних тромбоемболічних ускладнень або порушення мозкового кровообігу підвищується: З віком; при курінні (при інтенсивному курінні та зі збільшенням віку ризик додатково підвищується, особливо у жінок старше 35 років. Жінкам старше 35 років слід настійно рекомендувати відмовитися від куріння, якщо вони хочуть приймати препарат Бонаде; при дисліпопротеїнемії; при артеріальній гіпертензії; при мігрені; при захворюваннях клапанного апарату серця; при миготливій аритмії; при обтяженому сімейному анамнезі (тобто при наявності в анамнезі випадків артеріального тромбозу відносно молодому віці у батьків або близьких родичів). У разі підозри на спадкову схильність, перш ніж прийняти рішення про будь-яку гормональну контрацепцію, жінці слід проконсультуватися з фахівцем. Порушення периферичного кровообігу також можуть відзначатися при цукровому діабеті, системному червоному вовчаку, гемолітико-уремічному синдромі, хронічних запальних захворюваннях кишечника (а саме, хвороба Крона або виразковий коліт) та серповидно-клітинній анемії. Необхідно враховувати підвищений ризик тромбоемболії у післяпологовому періоді. Збільшення частоти або тяжкості нападів мігрені під час застосування препарату Бонаде (що може бути провісником порушення мозкового кровообігу) є причиною негайного відміни препарату. Щодо потенційної ролі варикозного розширення вен та поверхневого тромбофлебіту у розвитку ВТЕ єдиної думки немає. Пухлина. Найважливішим фактором ризику виникнення раку шийки матки є персистуюча папіломавірусна інфекція. Деякі епідеміологічні дослідження показують, що тривале застосування КОК може зробити свій внесок у підвищення цього ризику. Однак досі триває дискусія про те, наскільки цей результат залежить від інших факторів, таких як скринінгові дослідження шийки матки та вільніша сексуальна поведінка та відмова від бар'єрних методів контрацепції. Мета-аналіз результатів 54 епідеміологічних досліджень говорить про дещо підвищений відносний ризик виявлення раку молочної залози у жінок, які застосовують КОК (відносний ризик 1.24). Підвищений ризик поступово знижується протягом 10 років після припинення застосування КЗК. Враховуючи той факт, що рак молочної залози рідко зустрічається у жінок віком до 40 років, збільшення кількості раку молочної залози, що діагностується, у жінок, які приймають або раніше приймали КОК, мало в порівнянні з загальним ризиком раку молочної залози. Ці дослідження не підтверджують наявність причинно-наслідкового зв'язку. Причиною підвищення числа випадків виявлення раку молочної залози у жінок, які приймають КОК, може бути більш рання діагностика, біологічна дія препаратів або поєднання цих факторів. Рак молочної залози,діагностований у жінок, які приймають або раніше приймали КОК, зазвичай є менш клінічно запущеним раком, ніж у пацієнток, які ніколи їх не застосовували. Були діагностовані окремі випадки доброякісних пухлин печінки та, значно рідше, злоякісних пухлин печінки у жінок, які приймають КОК. У поодиноких випадках такі пухлини ставали причиною загрозливого життя внутрішньочеревної кровотечі. У разі сильного болю у верхній частині черевної порожнини, збільшення печінки або ознак внутрішньочеревної кровотечі у жінок, які приймають КОК, необхідно негайно проконсультуватися з лікарем. Інші стани. У жінок, які страждають на гіпертригліцеридемію або мають вказівку на це захворювання в сімейному анамнезі, може бути підвищений ризик виникнення панкреатиту при застосуванні КОК. Незважаючи на те, що у багатьох жінок, які приймають КОК, відзначалося невелике підвищення артеріального тиску, клінічно значуще підвищення зустрічається рідко. Однак якщо розвивається клінічно значуще підвищення АТ (вище 140/90 мм рт.ст.) під час прийому КОК, прийом Бонаде повинен бути припинений і розпочато лікування артеріальної гіпертензії. Прийом препарату може бути продовжений, якщо за допомогою гіпотензивної терапії буде досягнуто нормальних АТ. Скасування КОК може бути неминучим при гострих і хронічних порушеннях функції печінки, доки всі показники функції печінки не прийдуть у норму. Рецидиви холестатичної жовтяниці, що виникла вперше під час вагітності або під час попереднього періоду використання КОК, також вимагають припинення прийому препарату. Застосування КОК (до яких відноситься Бонаде) може викликати появу або погіршення станів, для яких зв'язок із застосуванням цих препаратів не є незаперечним: жовтяниця та/або свербіж, пов'язані з холестазом, утворення каменів у жовчному міхурі, порфірія, системний червоний вовчак, гемолитико -уремічний синдром, хорея Сіденхема, герпес під час попередньої вагітності, втрата слуху, пов'язана з отосклерозом Незважаючи на те, що КОК можуть впливати на периферичну інсулінорезистентність та толерантність до глюкози, жінкам з цукровим діабетом, які приймають низькодозовані КОК, як правило, не потрібне проведення корекції дози або режиму дозування гіпоглікемічних препаратів. Тим не менш, такі жінки повинні перебувати під ретельним наглядом. Хвороба Крона та виразковий коліт можуть бути пов'язані з прийомом КОК. Іноді може з'являтися хлоазму (гіперпігментація шкіри обличчя), якщо вона спостерігалася при вагітності. Жінкам із схильністю до хлоазми під час застосування КПК слід уникати прямих сонячних променів та впливу інших УФ-випромінювань. Зникнення симптомів вугрової висипки (акне) зазвичай відзначається через 3-4 місяці терапії. Жінки повинні бути попереджені про те, що препарат Бонаде не захищає їх від ВІЛ-інфекцій та інших захворювань, що передаються статевим шляхом. Зниження ефективності. Ефективність КОК може знизитися, наприклад, у разі пропуску прийому таблеток, у разі розладів ШКТ (блювота, діарея) або одночасного застосування інших лікарських препаратів. Нерегулярний цикл. Під час застосування будь-яких КОК можуть з'являтися нерегулярні кровотечі (що виділяють або "проривна" кровотеча), особливо в перші місяці прийому таблеток. Кровотечі зазвичай припиняються при адаптації організму до препарату Бонаде (зазвичай після 3 циклів прийому таблеток). Якщо кровотечі продовжуються, і рівень їх тяжкості зростає, слід проконсультуватися з фахівцем. Відсутність чергової кровотечі "скасування. У деяких жінок кровотеча "скасування" не виникає під час перерви у прийомі таблеток. Якщо препарат приймався відповідно до інструкції, виникнення вагітності є малоймовірним. Однак, якщо таблетки приймалися нерегулярно, або кровотеча відміни не виникла двічі поспіль, то до продовження застосування препарату необхідно виключити вагітність. Лабораторні дослідження. Використання КОК може вплинути на результати лабораторних досліджень, включаючи біохімічні показники ефективності роботи печінки, щитовидної залози, надниркових залоз та нирок, на концентрацію білків плазми крові, наприклад, кортикостероїд-зв'язуючого глобуліну, а також на ліпідний/ліпопротеїновий склад крові, показник показники згортання крові. Однак, зазвичай, відхилення залишаються в межах діапазону нормальних лабораторних значень. Медичний огляд. Перед першим призначенням або поновленням прийому препарату Бонаде необхідно зібрати докладний анамнез і провести медичний огляд з урахуванням протипоказань, особливих вказівок та запобіжних заходів. Обстеження необхідно регулярно повторювати. Регулярне медичне обстеження також потрібне через наявність протипоказань (наприклад, транзиторні ішемічні стани тощо) або факторів ризику (наприклад, вказівку в сімейному анамнезі на наявність венозного або артеріального тромбозу), які можуть виникнути вперше лише під час застосування КОК. Періодичність і характер таких обстежень повинні базуватися на затверджених практичних методиках, адаптованих до конкретної пацієнтки, але в загальному випадку вони повинні включати, насамперед, виняток вагітності, визначення показників АТ, стану молочних залоз,органів черевної порожнини та малого тазу, включаючи цитологічне дослідження епітелію шийки матки, виключення порушень з боку системи згортання крові. У разі тривалого застосування препарату обстеження необхідно проводити не рідше 1 разу на 6 міс. Жінці необхідно проконсультуватися з лікарем якнайшвидше: при будь-яких змінах здоров'я, особливо будь-яких станах, перерахованих в інструкції із застосування; при локальному ущільненні у молочній залозі; при призначенні інших лікарських засобів; якщо очікується тривала іммобілізація (наприклад, накладання гіпсової пов'язки на нижню кінцівку), планується госпіталізація чи операція (необхідна консультація з лікарем за 4-6 тижнів до неї); при виникненні надзвичайно сильної маткової кровотечі; якщо жінка забула прийняти таблетку першого тижня прийому упаковки (блістера) і мала статевий акт за тиждень до цього; якщо двічі поспіль не було чергової кровотечі відміни або при підозрі на вагітність (не слід розпочинати прийом наступної упаковки (блістера) до консультації з лікарем). Вплив на здатність до керування автотранспортом та управління механізмами. При керуванні транспортними засобами та заняттях потенційно небезпечними видами діяльності необхідно бути обережними, т.к. під час прийому препарату Бонаде у поодиноких випадках може виникати запаморочення.Умови відпустки з аптекЗа рецептомВідео на цю тему
695,00 грн
165,00 грн
Склад, форма випуску та упаковкаТаблетки, покриті плівковою оболонкою - 1 таб. Активна речовина: етинілестрадіол 30 мкг, дієногест 2 мг; Допоміжні речовини: лактози моногідрат – 57.17 мг, крохмаль кукурудзяний – 12 мг, повідон 30ЛП – 3 мг, натрію крохмалю гліколат – 5 мг, магнію стеарат – 800 мкг; плівкова оболонка: акваполіш білий 014.17 МС (гіпромелоза - 48%, гідроксипропілцелюлоза - 12%, тальк - 20%, олія насіння бавовни гідрогенізована - 5%, титану діоксид - 15%) - 9 мг. 3 блістери по 21 таблетки.Фармакотерапевтична групаНизькодозований монофазний пероральний комбінований естроген-гестагенний контрацептивний препарат. Дія препарату Бонаде заснована на спільній дії різних факторів, найважливішим з яких є придушення овуляції та підвищення в'язкості секрету шийки матки. Гестагенний компонент препарату Бонаде, дієногест, є похідним нортестостерону і має антиандрогенну дію. Дієногест також сприятливо впливає на ліпідний профіль, підвищуючи вміст ЛПВЩ. У жінок, які приймають комбіновані пероральні контрацептиви (КОК), цикл стає регулярнішим, рідше спостерігаються хворобливі менструації, зменшується інтенсивність і тривалість кровотечі.ФармакокінетикаБетагістин діє головним чином на гістамінові H1- та H3-рецептори внутрішнього вуха та вестибулярних ядер ЦНС. Шляхом прямого агоністичного впливу на H1-рецептори судин внутрішнього вуха, а також опосередковано через вплив на H3-рецептори покращує мікроциркуляцію та проникність капілярів, нормалізує тиск ендолімфи у лабіринті та равлику. Водночас бетагістин збільшує кровообіг у базилярній артерії. Має виражений центральний ефект, будучи інгібітором H3-рецепторів ядер вестибулярного нерва. Покращує провідність у нейронах вестибулярних ядер на рівні ствола головного мозку. Клінічним проявом зазначених властивостей є зниження частоти та інтенсивності запаморочень, зменшення шуму у вухах, покращення слуху у разі його зниження.ІнструкціяЯк розпочати прийом препарату Бонаде. За відсутності прийому будь-яких гормональних контрацептивів у попередньому місяці застосування препарату Бонаде слід розпочинати у 1-й день природного менструального циклу (тобто у 1-й день менструальної кровотечі). Приймають пігулку, помічену відповідним днем тижня. Наприклад, якщо менструація починається у п'ятницю, приймають таблетку, позначену літерами, що позначають п'ятницю. Потім слід продовжувати приймати таблетки в наступні дні в установленому порядку. Допустимо також починати застосування з 2-5 днів циклу, але в цьому випадку рекомендується додатково застосовувати бар'єрний метод контрацепції (презерватив) протягом перших 7 днів застосування таблеток з першої упаковки (блістера). При переході з інших КОК, контрацептивного вагінального кільця або контрацептивного пластиру можна почати приймати препарат Бонаде наступного дня після прийому останньої таблетки попередньої упаковки КОК (тобто без перерви в прийомі). Якщо попередня упаковка містила також неактивні таблетки (без активної речовини), можна застосовувати препарат Бонаде наступного дня після прийому останньої активної таблетки. Також можна розпочати застосування пізніше, але в жодному разі не пізніше наступного дня, після звичайної перерви у застосуванні (перерва 7 днів для препаратів, що містять 21 таблетку) або після прийому останньої неактивної таблетки (для препаратів, що містять 28 таблеток в упаковці). У разі використання контрацептивного пластиру або контрацептивного вагінального кільця прийом препарату Бонаде слід розпочати в день їх видалення, але не пізніше дня, коли має бути введене нове кільце або наклеєний новий пластир. При переході з пероральних контрацептивів, що містять тільки гестаген ("міні-пили"), можна припинити прийом "міні-пили" в будь-який день і почати застосування препарату Бонаде наступного дня, в той же час. Протягом перших 7 днів застосування таблеток також необхідно використовувати додатково бар'єрний метод контрацепції. При переході з ін'єкційного контрацептиву, імплантату або внутрішньоматкових контрацептивів (внутрішньоматкова спіраль), що вивільняють гестаген, починати застосування препарату Бонаде слід у той день, коли повинна бути зроблена наступна ін'єкція або день видалення імплантату або внутрішньоматкового контрацептиву. Протягом перших 7 днів застосування таблеток також необхідно використовувати додатково бар'єрний метод контрацепції. Відразу після пологів лікар може рекомендувати почекати до закінчення першого нормального менструального циклу, перш ніж починати застосування препарату Бонаде. Іноді, за рекомендацією лікаря, можна розпочати застосування препарату раніше. Після мимовільного викидня або аборту в I триместрі вагітності слід проконсультуватися з лікарем. Зазвичай рекомендується розпочати застосування препарату негайно. Прийом пропущених пігулок. Якщо запізнення в прийомі чергової таблетки менше 12 годин, контрацептивна дія Бонаде зберігається. Пацієнтці слід прийняти таблетку, як тільки вона згадає про це. Наступну таблетку слід прийняти у звичайний час. Якщо запізнення в прийомі таблеток становить більше 12 годин, контрацептивний захист може бути знижений. Чим більше підряд таблеток пропущено, і чим ближче цей пропуск до початку прийому або до кінця прийому, тим вищий ризик настання вагітності. У зв'язку з цим можна керуватися такими правилами. Якщо пропущено більше 1 таблетки з упаковки (блістера), слід проконсультуватися з лікарем. Якщо пропущено 1 таблетку в перший тиждень застосування препарату, слід прийняти пропущену таблетку якнайшвидше, як тільки пацієнтка згадає (навіть, якщо це означає прийом двох таблеток одночасно). Наступну таблетку слід прийняти у звичайний час. Необхідно додатково використовувати бар'єрний метод контрацепції протягом наступних 7 днів. Якщо статевий акт був протягом тижня перед пропуском таблетки, необхідно враховувати ймовірність настання вагітності. Потрібно негайно проконсультуватися з лікарем. Якщо пропущено 1 таблетку на другий тиждень прийому препарату, слід прийняти пропущену таблетку якнайшвидше, як тільки пацієнтка згадає (навіть, якщо це означає прийом 2 таблеток одночасно). Наступну таблетку слід прийняти у звичайний час. Якщо жінка приймала таблетки правильно протягом 7 днів перед першою пропущеною таблеткою, контрацептивна дія препарату Бонаде зберігається, і жінка не потребує застосування додаткових контрацептивних заходів. В іншому випадку, а також при пропуску 2 та більше таблеток необхідно додатково використовувати бар'єрні методи контрацепції протягом 7 днів. Якщо пропущено 1 таблетку на третьому тижні прийому препарату, але протягом 7 днів, що передують першій пропущеній таблетці, всі таблетки приймалися правильно, немає необхідності використовувати додаткові контрацептивні методи, якщо жінка дотримуватиметься будь-якого з двох наступних варіантів: Слід прийняти пропущену таблетку якнайшвидше, як тільки пацієнтка згадає (навіть якщо це означає прийом 2 таблеток одночасно). Наступну таблетку слід прийняти у звичайний час. Наступну упаковку (блістер) необхідно розпочати відразу після закінчення прийому таблеток з поточної упаковки (блістера), таким чином, не буде перерви між упаковками (блістерами). Кровотеча "скасування" малоймовірна, доки не закінчаться таблетки з другої упаковки (блістера), але можуть відзначатися мажучі виділення або проривні маткові кровотечі в дні прийому препарату. Слід припинити застосування таблеток з поточної упаковки (блістера), зробити перерву на 7 або менше днів (включаючи день пропуску таблетки), а потім розпочати прийом таблеток з нової упаковки (блістера). Відсутність очікуваної менструальноподібної кровотечі після перерви у застосуванні таблеток може означати, що жінка вагітна. У цьому випадку жінці необхідно проконсультуватися з лікарем, перш ніж вона почне застосування таблеток з нової упаковки (блістера). Керуючись цими правилами, жінка завжди може розпочати застосування таблеток з наступної упаковки (блістера) у той день тижня, коли вона зазвичай це робить. У випадках, коли рекомендується припинити прийом Бонаде, або коли його надійність може бути знижена, слід утриматися від статевих контактів або застосовувати негормональні контрацептивні методи (наприклад, презерватив або інші бар'єрні методи). Не слід застосовувати ритмічний чи температурний методи. Ці способи може бути ненадійні, т.к. прийом КОК призводить до змін базальної температури та цервікального слизу. Припинення прийому препарату. Можна припинити приймати препарат Бонаде будь-коли. У разі припинення застосування у зв'язку з бажанням завагітніти, зазвичай рекомендується дочекатися першої нормальної менструації і лише після цього спробувати завагітніти. За допомогою цього методу легше встановити дату пологів. Рекомендації у разі шлунково-кишкових розладів. У разі виникнення блювання або діареї діючі речовини препарату Бонаде можуть не повністю всмоктуватися. Якщо блювання триває 3-4 години після прийому контрацептивної таблетки, результат може бути таким же, як при пропусканні прийому таблетки. Слід робити так, як рекомендовано у разі пропуску прийому таблетки. У разі сильної діареї слід проконсультуватися у лікаря. Відстрочка початку менструальноподібної кровотечі. Можна відкласти початок менструальноподібної кровотечі, якщо почати приймати таблетки з наступної упаковки (якщо упаковка містить 21 таблетку) або блістера (якщо упаковка містить 63 таблетки) відразу після закінчення поточної упаковки (блістера). Можна приймати таблетки так довго, як це необхідно, або доти, поки таблетки в упаковці (блістері) не закінчаться. Якщо необхідно, щоб кровотеча відміни почалася, слід припинити приймати таблетки. Під час застосування таблеток Бонаде з нової упаковки (блістера) можуть з'явитися рясні або мажуть кров'янисті виділення. Застосування таблеток із наступної упаковки (блістера) слід розпочати після звичайного 7-денного інтервалу. Зміна дня початку менструальноподібної кровотечі. Якщо жінка приймає таблетки, суворо дотримуючись всіх рекомендацій, менструальноподібні кровотечі наступають приблизно в ті самі дні кожні 4 тижні. Якщо необхідно змінити ці дні, слід скоротити (але в жодному разі не продовжувати) наступний інтервал без прийому таблеток. Наприклад, кровотеча починається по п'ятницях, а необхідно, щоб вона починалася по вівторках (на 3 дні раніше), тоді слід почати застосування таблеток з нової упаковки (блістера) на 3 дні раніше, ніж зазвичай. Якщо інтервал без прийому таблеток буде занадто коротким, кровотеча може зовсім не наступити в інтервал. Однак під час застосування таблеток з нової упаковки (блістера) можуть з'явитися рясні або кров'янисті виділення. Спеціальні групи пацієнтів. Дітям та підліткам препарат Бонаде показаний лише після настання менархе. Пацієнти похилого віку: Бонаде не показаний після настання менопаузи. Препарат протипоказаний жінкам із тяжкими захворюваннями печінки доти, доки показники функції печінки не прийдуть у норму. Препарат Бонаде спеціально не вивчався у жінок із порушеннями функції нирок. Наявні дані не передбачають зміни режиму дозування таких пацієнтів.Показання до застосуванняКонтрацепція; лікування акне легкого та середнього ступеня тяжкості у жінок, які потребують контрацепції, при неефективності інших методів лікування (місцеве лікування або застосування системних антибіотиків).Протипоказання до застосуванняПрепарат Бонаде протипоказаний за наявності будь-якого зі станів/захворювань, наведених нижче. Якщо якийсь із цих станів розвивається вперше на тлі його застосування, препарат слід негайно відмінити: тромбози (венозні та артеріальні) та тромбоемболії в даний час або в анамнезі (в т.ч. тромбоз глибоких вен, тромбоемболія легеневої артерії, інфаркт) ; стани, що передують тромбозу (в т.ч. стенокардія) в даний час або в анамнезі; цереброваскулярна хвороба: інсульт, транзиторні ішемічні атаки в даний час та в анамнезі; множинні чи виражені чинники ризику венозного чи артеріального тромбозу, зокрема. ускладнені ураження клапанного апарату серця, фібриляція передсердь, захворювання судин головного мозку або коронарних артерій серця, тяжка дисліпопротеїнемія;неконтрольована артеріальна гіпертензія, серйозне хірургічне втручання, тривала іммобілізація, оперативні втручання на нижніх кінцівках та органах малого тазу, нейрохірургічні втручання, куріння віком від 35 років; вроджена або набута схильність до артеріальних або венозних тромбозів (резистентність до активованого протеїну С (включаючи фактор 5 Лейдену), дефіцит антитромбіну III, дефіцит протеїну С, дефіцит протеїну S, гіпергомоцистеїнемія, наявність антитіл до фосфоліпідів, (антикарди); мігрень з осередковими неврологічними симптомами нині чи анамнезі; цукровий діабет із судинними ускладненнями; панкреатит з вираженою гіпертригліцеридемією в даний час або в анамнезі;печінкова недостатність та тяжкі захворювання печінки (до нормалізації показників печінкових ферментів), у т.ч. синдроми Ротора та Дубіна-Джонсона; пухлини печінки (доброякісні або злоякісні) в даний час або в анамнезі; виявлені гормонозалежні злоякісні новоутворення (в т.ч. статевих органів чи молочних залоз) чи підозра на них; кровотеча з піхви неясного генезу; вагітність чи підозра на неї; період лактації (грудного вигодовування); підвищена чутливість до будь-якого з компонентів препарату Бонаде; непереносимість галактози, лактазна недостатність або глюкозо-галактозна мальабсорбція (препарат містить лактозу); ожиріння (ІМТ понад 30 кг/м2); велика травма.пухлини печінки (доброякісні або злоякісні) в даний час або в анамнезі; виявлені гормонозалежні злоякісні новоутворення (в т.ч. статевих органів чи молочних залоз) чи підозра на них; кровотеча з піхви неясного генезу; вагітність чи підозра на неї; період лактації (грудного вигодовування); підвищена чутливість до будь-якого з компонентів препарату Бонаде; непереносимість галактози, лактазна недостатність або глюкозо-галактозна мальабсорбція (препарат містить лактозу); ожиріння (ІМТ понад 30 кг/м2); велика травма.пухлини печінки (доброякісні або злоякісні) в даний час або в анамнезі; виявлені гормонозалежні злоякісні новоутворення (в т.ч. статевих органів чи молочних залоз) чи підозра на них; кровотеча з піхви неясного генезу; вагітність чи підозра на неї; період лактації (грудного вигодовування); підвищена чутливість до будь-якого з компонентів препарату Бонаде; непереносимість галактози, лактазна недостатність або глюкозо-галактозна мальабсорбція (препарат містить лактозу); ожиріння (ІМТ понад 30 кг/м2); велика травма.підвищена чутливість до будь-якого з компонентів препарату Бонаде; непереносимість галактози, лактазна недостатність або глюкозо-галактозна мальабсорбція (препарат містить лактозу); ожиріння (ІМТ понад 30 кг/м2); велика травма.підвищена чутливість до будь-якого з компонентів препарату Бонаде; непереносимість галактози, лактазна недостатність або глюкозо-галактозна мальабсорбція (препарат містить лактозу); ожиріння (ІМТ понад 30 кг/м2); велика травма. Препарат Бонаде не призначений для застосування у чоловіків. З обережністю. Слід ретельно зважувати потенційний ризик та очікувану користь застосування КОК у кожному індивідуальному випадку за наявності наступних захворювань/станів та факторів ризику: фактори ризику розвитку тромбозу та тромбоемболій: куріння; ожиріння (ІМТ менше 30 кг/м2); дисліпопротеїнемія, артеріальна гіпертензія; мігрень без осередкової неврологічної симптоматики; неускладнені вади клапанного апарату серця; спадкова схильність до тромбозу (тромбози, інфаркт міокарда або порушення мозкового кровообігу в молодому віці у будь-кого з найближчих родичів); інші захворювання, при яких можуть спостерігатися порушення периферичного кровообігу: цукровий діабет; онкологічні захворювання, ВКВ; гемолітико-уремічний синдром; хвороба Крона та виразковий коліт; серповидно-клітинна анемія; флебіт поверхневих вен;спадковий ангіоневротичний набряк; гіпертригліцеридемія; захворювання, що вперше виникли або погіршилися при вагітності або на тлі попереднього застосування статевих гормонів (наприклад, жовтяниця, холестаз, захворювання жовчного міхура, отосклероз із погіршенням слуху, порфірія, герпес під час вагітності, хорея Сіденхема); післяпологовий період.Вагітність та лактаціяПрепарат Бонаде не можна застосовувати при вагітності. Якщо вагітність виявляється під час застосування препарату Бонаде, його слід відмінити і звернутися до лікаря. Однак великі епідеміологічні дослідження не виявили підвищеного ризику дефектів розвитку у дітей, народжених жінками, які отримували статеві гормони до вагітності або прийому статевих гормонів з необережності в ранні терміни вагітності. Прийом КОК може зменшувати кількість грудного молока та змінювати його склад, тому їх використання не рекомендується до припинення грудного вигодовування. Дітям та підліткам препарат Бонаде показаний лише після настання менархе.Побічна діяПри застосуванні препарату Бонаде можуть спостерігатися нерегулярні кровотечі (мажуть кров'янисті виділення або проривні маткові кровотечі), особливо протягом перших місяців застосування. На фоні застосування препарату Бонаде можуть спостерігатися й інші небажані ефекти, хоча їхня поява не обов'язкова у всіх пацієнток. Побічні ефекти, виявлені в ході застосування діючих речовин препарату Бонаде, наведені з розподілом за частотою розвитку та системами органів. Частоту побічних ефектів класифікували таким чином: дуже часто (>1/10), часто (>1/100, <1/10), нечасто (>1/1000, <1/100), рідко (>1/10 000, <1/1000), дуже рідко (<1/10 000) та частота невідома (на підставі наявних даних неможливо оцінити частоту розвитку небажаних реакцій). Інфекційні та паразитарні захворювання: нечасто – вагініт, вульвовагініт, вагінальний кандидоз або інші грибкові вульвовагінальні інфекції; рідко – сальпінгоофорит (аднексит), інфекції сечовивідних шляхів, цистит, мастит, цервіцит, грибкові інфекції, герпетичне ураження ротової порожнини, грип, бронхіт, синусит, інфекції верхніх дихальних шляхів, вірусна інфекція. Доброякісні, злоякісні та неуточнені новоутворення (включаючи кісти та поліпи): нечасто – кісти яєчника; рідко – кісти придатків матки, міома матки, ліпома молочної залози, кісти молочних залоз, фіброзно-кістозна мастопатія. З боку системи кровотворення: рідко – анемія. З боку імунної системи: рідко – алергічні реакції. З боку ендокринної системи: рідко – вірилізм. З боку обміну речовин та харчування: нечасто – підвищення апетиту; рідко – анорексія. Порушення психіки: нечасто – пригнічений настрій; рідко – психічні розлади, депресія, безсоння, порушення сну, агресія; частота невідома – зниження лібідо, підвищення лібідо. З боку нервової системи: часто – головний біль; нечасто – запаморочення, мігрень; рідко – ішемічний інсульт, цереброваскулярні розлади, дистонія. З боку органу зору: рідко – сухість слизової оболонки очей, подразнення слизової оболонки очей, осцилопсія; частота невідома - непереносимість контактних лінз (неприємні відчуття за її носінні). З боку органу слуху та лабіринтні порушення: рідко – раптова втрата слуху, шум у вухах, вертиго, порушення слуху. З боку серцево-судинної системи: нечасто – підвищення/зниження АТ; рідко - серцево-судинні розлади, тахікардія, венозні та артеріальні тромбози та тромбоемболії, тромбофлебіт, підвищення діастолічного тиску, ортостатична циркуляторна дистонія, "припливи" крові до шкіри з почуттям жару, варикозне розширення вен, захворювання. З боку дихальної системи: рідко – бронхіальна астма, гіпервентиляція. З боку травної системи: нечасто – біль у животі, дискомфорт, здуття, нудота, блювання, діарея; рідко – гастрит, ентерит, диспепсія. З боку шкіри та підшкірних тканин: нечасто - акне, алопеція, висип, включаючи макулярний висип, свербіж (в т.ч. генералізований свербіж); рідко – алергічний дерматит, атопічний дерматит, нейродерміт, екзема, псоріаз, посилене потовиділення, хлоазму, гіперпігментація, себорея, лупа, гірсутизм, шкірна реакція – целюліт, судинні “зірочки”; частота невідома – кропив'янка, вузлувата еритема, багатоформна еритема. З боку кістково-м'язової системи: рідко – біль у спині, відчуття дискомфорту з боку опорно-рухового апарату, міалгія, біль у кінцівках. З боку статевих органів та молочної залози: часто – біль у молочних залозах, відчуття дискомфорту; нечасто - зміна тривалості та обсягу менструальноподібних кровотеч, включаючи рясну менструальноподібну кровотечу, убогі менструальноподібні кров'янисті виділення та відсутність менструальноподібних кров'янистих виділень, ациклічні кровотечі, в т.ч. кровотечі з піхви та метрорагія, збільшення розмірів молочних залоз, нагрубання та почуття розпирання в молочній залозі, набряк молочної залози, хворобливі менструальноподібні кров'янисті виділення, виділення з піхви, болі в ділянці малого тазу; рідко – дисплазія епітелію шийки матки, диспареунія, галакторея; частота невідома – виділення з молочних залоз. Загальні розлади та порушення: нечасто – стомлюваність, астенія, погане самопочуття, зміни маси тіла (збільшення, зниження та коливання маси тіла); рідко – біль у грудях, периферичні набряки, грипоподібні явища, підвищення температури тіла, дратівливість; частота невідома – затримка рідини. З боку лабораторних показників: рідко – гіпертригліцеридемія, гіперхолестеринемія. Повідомлялося про такі серйозні небажані явища у жінок, які застосовують КОК (до яких відноситься препарат Бонаде): венозні тромбоемболічні порушення; артеріальні тромбоемболічні порушення; інсульт; підвищення АТ; гіпертригліцеридемія; порушення толерантності до глюкози або впливу на периферичну інсулінорезистентність; пухлини печінки (доброякісні та злоякісні); порушення функціональних показників печінки; хлоазму; у жінок зі спадковим ангіоневротичним набряком екзогенні естрогени можуть спричинити або посилити симптоми ангіоневротичного набряку; настання або погіршення станів, для яких зв'язок із застосуванням КОК (до яких відноситься препарат Бонаде) не є незаперечним: жовтяниця та/або свербіж, пов'язані з холестазом; утворення каменів у жовчному міхурі; порфірія; системна червона вовчанка;гемолітико-уремічний синдром; хорея Сіденхема; герпес під час попередньої вагітності; втрата слуху, пов'язана з отосклерозом; хвороба Крона; язвений коліт; рак шийки матки; порушення зору; запаморочення; панкреатит; холецистит; частота діагностування раку молочної залози у жінок, які застосовують КОК (до яких відноситься препарат Бонаде), підвищена незначною мірою. Рак молочної залози рідко спостерігається у жінок до 40 років, перевищення частоти незначне по відношенню до загального ризику раку молочної залози. Причинно-наслідковий зв'язок виникнення раку молочної залози із застосуванням КОК не встановлено.частота діагностування раку молочної залози у жінок, які застосовують КОК (до яких відноситься препарат Бонаде), підвищена незначною мірою. Рак молочної залози рідко спостерігається у жінок до 40 років, перевищення частоти незначне по відношенню до загального ризику раку молочної залози. Причинно-наслідковий зв'язок виникнення раку молочної залози із застосуванням КОК не встановлено.частота діагностування раку молочної залози у жінок, які застосовують КОК (до яких відноситься препарат Бонаде), підвищена незначною мірою. Рак молочної залози рідко спостерігається у жінок до 40 років, перевищення частоти незначне по відношенню до загального ризику раку молочної залози. Причинно-наслідковий зв'язок виникнення раку молочної залози із застосуванням КОК не встановлено. Внаслідок взаємодії інших препаратів (індукторів мікросомальних ферментів) з КОК можуть виникати "проривні" кровотечі та/або зниження контрацептивного ефекту. У разі виникнення небажаних ефектів, не зазначених в інструкції, жінці слід повідомити про це лікаря.Взаємодія з лікарськими засобамиНеобхідно враховувати інформацію щодо медичного застосування супутніх препаратів з метою виявлення потенційної лікарської взаємодії. Вплив інших лікарських засобів на Бонад. Можлива взаємодія з лікарськими засобами, що індукують мікросомальні ферменти печінки, внаслідок чого може збільшуватися кліренс статевих гормонів, що, у свою чергу, може призводити до "проривних" маткових кровотеч та/або зниження контрацептивного ефекту. Індукція ферментів може спостерігатися після декількох днів лікування. Максимальна індукція ферментів печінки зазвичай досягається протягом кількох тижнів. Після припинення прийому індукція може зберігатися протягом приблизно 4 тижнів. Жінкам, які отримують лікування такими препаратами коротким курсом на додаток до Бонаде, рекомендується використовувати бар'єрний метод контрацепції або вибрати інший негормональний метод контрацепції. Бар'єрний метод контрацепції слід використовувати протягом усього періоду прийому супутніх препаратів, а також протягом 28 днів після їх відміни. Якщо застосування препаратів-індукторів триває довше, ніж цикл прийому таблеток в упаковці Бонаде, слід розпочати прийом таблеток з нової упаковки без перерви в прийомі таблеток. Для жінок, які отримують тривале лікування препаратами, що індукують мікросомальні ферменти печінки, рекомендується використовувати інший надійний метод негормонального контрацепції. Речовини, що збільшують кліренс Бонаде (що послаблюють ефективність внаслідок індукції ферментів печінки). Барбітурати, бозентан, карбамазепін, фенітоїн, примідон, модафініл, рифампіцин та препарати для лікування ВІЛ-інфекції, такі як ритонавір, невірапін та ефавіренз, а також можливо фелбамат, гризеофульвін, барбексаклон, топірамат, окскарбазе perforatum). Речовини, що мають різний вплив на кліренс Бонад. Лікарські препарати, що підсилюють моторику шлунково-кишкового тракту (наприклад, метоклопрамід), можуть знизити концентрацію етинілестрадіолу в плазмі крові. Діючі речовини, що пригнічують сульфатування етинілестрадіолу в стінці кишечника (наприклад, аскорбінова кислота та парацетамол) можуть підвищити концентрацію етинілестрадіолу у плазмі крові. Одночасне застосування аторвастатину збільшує на 20% AUC етинілестрадіолу. Препарати, що пригнічують активність мікросомальних ферментів печінки, такі як протигрибкові засоби, похідні імідазолу (наприклад, флуконазол), індинавір або тролеандоміцин можуть підвищувати концентрацію етинілестрадіолу в плазмі крові. При сумісному застосуванні комбінації дієногесту та етинілестрадіолу багато інгібіторів протеаз ВІЛ або вірусу гепатиту С та ненуклеозидні інгібітори зворотної транскриптази можуть як збільшувати, так і зменшувати концентрацію естрогену або прогестагену у плазмі крові. У деяких випадках такий вплив може бути клінічно значущий. При сумісному застосуванні Бонаде з інгібітором протеази або з ненуклеозидним інгібітором зворотної транскриптази слід використовувати додатковий бар'єрний метод контрацепції протягом усього часу застосування цих препаратів і 7 днів після закінчення терапії. Вплив препарату Бонаде інші лікарські препарати. КОК можуть впливати на метаболізм деяких інших препаратів, що призводить до підвищення (наприклад, циклоспорин) або зниження (наприклад, ламотриджин) їхньої концентрації в плазмі крові та тканинах. Комбінація дієногесту та етинілестрадіолу може впливати на метаболізм інших лікарських засобів: Пригнічувати активність мікросомальних ферментів печінки і, таким чином, підвищувати концентрацію в плазмі таких препаратів, як бензодіазепіни (наприклад, діазепам), циклоспорин, теофілін і глюкокортикостероїди (наприклад, преднізолон). Індукувати глюкуронізацію в печінці і, таким чином, знижувати концентрацію в плазмі таких препаратів, як клофібрат, парацетамол, морфін і лоразепам. З огляду на прийому препарату Бонаде може виникнути необхідність корекції дози гіпоглікемічних лікарських засобів, т.к. препарат може впливати на периферичну інсулінорезистентність та толерантність до глюкози. Вплив на лабораторний тест. Застосування КОК може вплинути на результати деяких лабораторних тестів, включаючи біохімічні параметри функції печінки, щитовидної залози, надниркових залоз, нирок, концентрації транспортних білків у плазмі крові, наприклад, КСГ, фракції ліпопротеїдів, параметри вуглеводного обміну та системи згортання крові. Зазвичай ці зміни залишаються у межах нормальних значень.ПередозуванняВідомостей про серйозні побічні ефекти під час передозування не зареєстровано. Симптоми: можуть з'явитися нудота, блювота і невеликі вагінальні кровотечі або кров'янисті виділення, що "мажуть". Лікування: специфічного антидоту немає, слід проводити симптоматичне лікування.Запобіжні заходи та особливі вказівкиЗа наявності будь-якого з наведених нижче станів чи факторів ризику слід ретельно оцінити потенційний ризик та очікувану користь від терапії та обговорити її з жінкою до того, як вона вирішить розпочати прийом препарату. У разі посилення симптомів наявного захворювання, загострення хвороби або появи перших ознак цих станів або факторів ризику при застосуванні даного препарату необхідно проконсультуватися з лікарем, який може прийняти рішення про необхідність відміни препарату. тромбоз. Ризик тромбозу глибоких вен у жінок, які приймають КОК, вищий, ніж у тих, що їх не приймають, але не такий високий, як при вагітності. Результати епідеміологічних досліджень свідчать про наявність взаємозв'язку між застосуванням КПК та підвищеним ризиком виникнення тромбозів та тромбоемболічних захворювань, таких як інфаркт міокарда, інсульт, тромбоз глибоких вен та легеневої емболії при прийомі КОК. Ці ускладнення зустрічаються рідко. Ризик розвитку венозної тромбоемболії (ВТЕ) є максимальним у перший рік застосування таких препаратів, переважно протягом перших 3 місяців. Підвищений ризик існує при початковому використанні КЗК або при відновленні використання одного і того ж або різних КЗК (після перерви між прийомами препарату в 4 тижні і більше). Загальний ризик ВТЕ у пацієнток, які приймають низькодозовані КОК (<50 мкг етинілестрадіолу) у 2-3 рази вище, ніж у невагітних пацієнток, які не приймають КОК, проте цей ризик залишається нижчим порівняно з ризиком ВТЕ при вагітності та пологах . У дуже рідких випадках венозна або артеріальна тромбоемболія може призвести до смерті. ВТЕ, що виявляється у вигляді тромбозу глибоких вен та/або емболії легеневої артерії, може виникнути при використанні будь-якого КОК. Вкрай рідко при використанні КОК виникає тромбоз в інших кровоносних судинах, наприклад, венах та артеріях печінки, брижі, нирок, мозку або сітківки. Симптоми тромбозу глибоких вен (ТГВ): односторонній набряк нижньої кінцівки або вздовж вени на нижній кінцівці, біль або дискомфорт у нижній кінцівці тільки у вертикальному положенні або при ходьбі, локальне підвищення температури у ураженій нижній кінцівці, почервоніння або зміна забарвлення шкірних кінців на нижній кінцівці . Симптоми тромбоемболії легеневої артерії (ТЕЛА): утруднене або прискорене дихання; раптовий кашель, зокрема. з кровохарканням; гострий біль у грудній клітці, який може посилюватися при глибокому вдиху; почуття тривоги; сильне запаморочення; прискорене або нерегулярне серцебиття. Деякі з цих симптомів (наприклад, задишка, кашель) є неспецифічними і можуть бути витлумачені неправильно - як ознаки інших більш менш важких подій (наприклад, інфекція дихальних шляхів). У разі виникнення у жінок, які приймають КОК, симптомів, перерахованих вище, необхідно негайно проконсультуватися з лікарем. Ризик ВТЕ підвищується: З віком; при курінні (при інтенсивному курінні та зі збільшенням віку ризик додатково підвищується, особливо у жінок старше 35 років. Жінкам старше 35 років слід настійно рекомендувати відмовитися від куріння, якщо вони хочуть приймати препарат Бонаде; при обтяженому сімейному анамнезі (тобто за наявності в анамнезі випадків венозної тромбоемболії у відносно молодому віці у батьків або близьких родичів). У разі підозри на спадкову схильність, перш ніж прийняти рішення про будь-яку гормональну контрацепцію, жінці слід проконсультуватися з фахівцем; при тривалій іммобілізації, серйозній хірургічній операції, будь-якій операції на нижніх кінцівках або великій травмі. У цих ситуаціях необхідно припинити застосування (у разі планової операції не менше ніж за 4 тижні) і не відновлювати його до закінчення двох тижнів після повного відновлення рухової активності. Якщо застосування Бонаде не було припинено заздалегідь, слід розглянути питання про антитромботичну терапію; під час авіаперельоту тривалістю понад 4 год; при ожирінні (ІМТ понад 30 кг/м2). Ризик артеріальних тромбоемболічних ускладнень або порушення мозкового кровообігу підвищується: З віком; при курінні (при інтенсивному курінні та зі збільшенням віку ризик додатково підвищується, особливо у жінок старше 35 років. Жінкам старше 35 років слід настійно рекомендувати відмовитися від куріння, якщо вони хочуть приймати препарат Бонаде; при дисліпопротеїнемії; при артеріальній гіпертензії; при мігрені; при захворюваннях клапанного апарату серця; при миготливій аритмії; при обтяженому сімейному анамнезі (тобто при наявності в анамнезі випадків артеріального тромбозу відносно молодому віці у батьків або близьких родичів). У разі підозри на спадкову схильність, перш ніж прийняти рішення про будь-яку гормональну контрацепцію, жінці слід проконсультуватися з фахівцем. Порушення периферичного кровообігу також можуть відзначатися при цукровому діабеті, системному червоному вовчаку, гемолітико-уремічному синдромі, хронічних запальних захворюваннях кишечника (а саме, хвороба Крона або виразковий коліт) та серповидно-клітинній анемії. Необхідно враховувати підвищений ризик тромбоемболії у післяпологовому періоді. Збільшення частоти або тяжкості нападів мігрені під час застосування препарату Бонаде (що може бути провісником порушення мозкового кровообігу) є причиною негайного відміни препарату. Щодо потенційної ролі варикозного розширення вен та поверхневого тромбофлебіту у розвитку ВТЕ єдиної думки немає. Пухлина. Найважливішим фактором ризику виникнення раку шийки матки є персистуюча папіломавірусна інфекція. Деякі епідеміологічні дослідження показують, що тривале застосування КОК може зробити свій внесок у підвищення цього ризику. Однак досі триває дискусія про те, наскільки цей результат залежить від інших факторів, таких як скринінгові дослідження шийки матки та вільніша сексуальна поведінка та відмова від бар'єрних методів контрацепції. Мета-аналіз результатів 54 епідеміологічних досліджень говорить про дещо підвищений відносний ризик виявлення раку молочної залози у жінок, які застосовують КОК (відносний ризик 1.24). Підвищений ризик поступово знижується протягом 10 років після припинення застосування КЗК. Враховуючи той факт, що рак молочної залози рідко зустрічається у жінок віком до 40 років, збільшення кількості раку молочної залози, що діагностується, у жінок, які приймають або раніше приймали КОК, мало в порівнянні з загальним ризиком раку молочної залози. Ці дослідження не підтверджують наявність причинно-наслідкового зв'язку. Причиною підвищення числа випадків виявлення раку молочної залози у жінок, які приймають КОК, може бути більш рання діагностика, біологічна дія препаратів або поєднання цих факторів. Рак молочної залози,діагностований у жінок, які приймають або раніше приймали КОК, зазвичай є менш клінічно запущеним раком, ніж у пацієнток, які ніколи їх не застосовували. Були діагностовані окремі випадки доброякісних пухлин печінки та, значно рідше, злоякісних пухлин печінки у жінок, які приймають КОК. У поодиноких випадках такі пухлини ставали причиною загрозливого життя внутрішньочеревної кровотечі. У разі сильного болю у верхній частині черевної порожнини, збільшення печінки або ознак внутрішньочеревної кровотечі у жінок, які приймають КОК, необхідно негайно проконсультуватися з лікарем. Інші стани. У жінок, які страждають на гіпертригліцеридемію або мають вказівку на це захворювання в сімейному анамнезі, може бути підвищений ризик виникнення панкреатиту при застосуванні КОК. Незважаючи на те, що у багатьох жінок, які приймають КОК, відзначалося невелике підвищення артеріального тиску, клінічно значуще підвищення зустрічається рідко. Однак якщо розвивається клінічно значуще підвищення АТ (вище 140/90 мм рт.ст.) під час прийому КОК, прийом Бонаде повинен бути припинений і розпочато лікування артеріальної гіпертензії. Прийом препарату може бути продовжений, якщо за допомогою гіпотензивної терапії буде досягнуто нормальних АТ. Скасування КОК може бути неминучим при гострих і хронічних порушеннях функції печінки, доки всі показники функції печінки не прийдуть у норму. Рецидиви холестатичної жовтяниці, що виникла вперше під час вагітності або під час попереднього періоду використання КОК, також вимагають припинення прийому препарату. Застосування КОК (до яких відноситься Бонаде) може викликати появу або погіршення станів, для яких зв'язок із застосуванням цих препаратів не є незаперечним: жовтяниця та/або свербіж, пов'язані з холестазом, утворення каменів у жовчному міхурі, порфірія, системний червоний вовчак, гемолитико -уремічний синдром, хорея Сіденхема, герпес під час попередньої вагітності, втрата слуху, пов'язана з отосклерозом Незважаючи на те, що КОК можуть впливати на периферичну інсулінорезистентність та толерантність до глюкози, жінкам з цукровим діабетом, які приймають низькодозовані КОК, як правило, не потрібне проведення корекції дози або режиму дозування гіпоглікемічних препаратів. Тим не менш, такі жінки повинні перебувати під ретельним наглядом. Хвороба Крона та виразковий коліт можуть бути пов'язані з прийомом КОК. Іноді може з'являтися хлоазму (гіперпігментація шкіри обличчя), якщо вона спостерігалася при вагітності. Жінкам із схильністю до хлоазми під час застосування КПК слід уникати прямих сонячних променів та впливу інших УФ-випромінювань. Зникнення симптомів вугрової висипки (акне) зазвичай відзначається через 3-4 місяці терапії. Жінки повинні бути попереджені про те, що препарат Бонаде не захищає їх від ВІЛ-інфекцій та інших захворювань, що передаються статевим шляхом. Зниження ефективності. Ефективність КОК може знизитися, наприклад, у разі пропуску прийому таблеток, у разі розладів ШКТ (блювота, діарея) або одночасного застосування інших лікарських препаратів. Нерегулярний цикл. Під час застосування будь-яких КОК можуть з'являтися нерегулярні кровотечі (що виділяють або "проривна" кровотеча), особливо в перші місяці прийому таблеток. Кровотечі зазвичай припиняються при адаптації організму до препарату Бонаде (зазвичай після 3 циклів прийому таблеток). Якщо кровотечі продовжуються, і рівень їх тяжкості зростає, слід проконсультуватися з фахівцем. Відсутність чергової кровотечі "скасування. У деяких жінок кровотеча "скасування" не виникає під час перерви у прийомі таблеток. Якщо препарат приймався відповідно до інструкції, виникнення вагітності є малоймовірним. Однак, якщо таблетки приймалися нерегулярно, або кровотеча відміни не виникла двічі поспіль, то до продовження застосування препарату необхідно виключити вагітність. Лабораторні дослідження. Використання КОК може вплинути на результати лабораторних досліджень, включаючи біохімічні показники ефективності роботи печінки, щитовидної залози, надниркових залоз та нирок, на концентрацію білків плазми крові, наприклад, кортикостероїд-зв'язуючого глобуліну, а також на ліпідний/ліпопротеїновий склад крові, показник показники згортання крові. Однак, зазвичай, відхилення залишаються в межах діапазону нормальних лабораторних значень. Медичний огляд. Перед першим призначенням або поновленням прийому препарату Бонаде необхідно зібрати докладний анамнез і провести медичний огляд з урахуванням протипоказань, особливих вказівок та запобіжних заходів. Обстеження необхідно регулярно повторювати. Регулярне медичне обстеження також потрібне через наявність протипоказань (наприклад, транзиторні ішемічні стани тощо) або факторів ризику (наприклад, вказівку в сімейному анамнезі на наявність венозного або артеріального тромбозу), які можуть виникнути вперше лише під час застосування КОК. Періодичність і характер таких обстежень повинні базуватися на затверджених практичних методиках, адаптованих до конкретної пацієнтки, але в загальному випадку вони повинні включати, насамперед, виняток вагітності, визначення показників АТ, стану молочних залоз,органів черевної порожнини та малого тазу, включаючи цитологічне дослідження епітелію шийки матки, виключення порушень з боку системи згортання крові. У разі тривалого застосування препарату обстеження необхідно проводити не рідше 1 разу на 6 міс. Жінці необхідно проконсультуватися з лікарем якнайшвидше: при будь-яких змінах здоров'я, особливо будь-яких станах, перерахованих в інструкції із застосування; при локальному ущільненні у молочній залозі; при призначенні інших лікарських засобів; якщо очікується тривала іммобілізація (наприклад, накладання гіпсової пов'язки на нижню кінцівку), планується госпіталізація чи операція (необхідна консультація з лікарем за 4-6 тижнів до неї); при виникненні надзвичайно сильної маткової кровотечі; якщо жінка забула прийняти таблетку першого тижня прийому упаковки (блістера) і мала статевий акт за тиждень до цього; якщо двічі поспіль не було чергової кровотечі відміни або при підозрі на вагітність (не слід розпочинати прийом наступної упаковки (блістера) до консультації з лікарем). Вплив на здатність до керування автотранспортом та управління механізмами. При керуванні транспортними засобами та заняттях потенційно небезпечними видами діяльності необхідно бути обережними, т.к. під час прийому препарату Бонаде у поодиноких випадках може виникати запаморочення.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковка1 г мазі для зовнішнього застосування містить: Активна речовина: мупіроцин – 21000 мг; Допоміжні речовини: макрогол 400 - 587401 мг, макрогол 3350 - 392599 мг. По 10 г, 15 г та 30 г в алюмінієвій тубі. Отвір туби захищений мембраною. Тубу закривають поліетиленовою кришечкою з нарізкою та пробійником. Одну тубу разом із інструкцією із застосування поміщають у картонну пачку.Опис лікарської формиНапівпрозора мазь білого кольору.ФармакокінетикаМупіроцин практично не проникає через непошкоджені шкірні покрови. Метаболізм У разі всмоктування через пошкоджену шкіру мупіроцин швидко метаболізується до мікробіологічно неактивного метаболіту – монієвої кислоти. Мупіроцин швидко виводиться з організму нирками у вигляді неактивного метаболіту - монієвої кислоти.ФармакодинамікаМеханізм дії Мупіроцин – антибіотик місцевої дії, отриманий ферментацією Pseudomonas fluorescens. Мупіроцин пригнічує ізолейцил-трансфер-РНК-синтетазу, порушуючи синтез білка в бактеріальній клітині. Мупіроцин має бактеріостатичні властивості у мінімальних інгібуючих концентраціях та бактерицидні властивості у більш високих концентраціях при місцевому застосуванні. Внаслідок специфічного механізму дії та унікальної хімічної структури перехресна резистентність мупіроцину з іншими антибіотиками відсутня. Фармакодинамічний ефектДослідження in vivo показали, що мупіроцин ефективний щодо Staphylococcus aureus (включаючи метицилін-резистентні штами), Staphylococcus epidermidis та бета-гемолітичних штамів Streptococcus spp. Спектр активності in vitro включає наступні бактерії: Грампозитивні аероби Staphylococcus aureus, включаючи метицилін-резистентні штами та штами, що продукують бета-лактамази; Staphylococcus epidermidis, включаючи метицилін-резистентні штами та штами, що продукують бета-лактамази; − інші коагулазонегативні стафілококи, включаючи метицилін-резистентні штами; − Streptococcus spp. Грамнегативні аероби Мупіроцин також активний щодо окремих грамнегативних бактерій, які іноді викликають інфекційні захворювання шкіри:− Haemophilus influenzae; − Neisseria gonorrhoeae; − Neisseria meningitidis; − Moraxella catarrhalis; − Pasteurella multocida. Наступні бактерії нечутливі до мупіроцину: - Corynebacterium spp.; − Enterobacteriaceae; − грамнегативні неферментуючі палички; − Micrococcus spp.; − анаероби. Діапазон резистентності: від 0 до 23%.Показання до застосуванняПервинні та вторинні інфекційні ураження шкіри, спричинені чутливими до мупіроцину мікроорганізмами, включаючи первинні інфекції шкіри: піодермії (стрептодермії, стафілодермії): імпетиго, сікоз, фолікуліт, фурункульоз (у тому числі фурушної раків фурівки); вторинні інфекції: інфікована екзема, інфікований атопічний, контактний та алергічний дерматит, інфіковані травми (садна, порізи, подряпини, укуси комах), трофічні виразки, незначні (не потребують госпіталізації) рани та опіки. - Профілактика бактеріальних інфекцій при невеликих ранах, порізах, саднах, пролежнях та інших незабруднених ушкодженнях шкіри.Протипоказання до застосуванняПідвищена чутливість до мупіроцину або до будь-якого іншого компонента препарату.Вагітність та лактаціяУ дослідженнях на тваринах не було виявлено ознак репродуктивної токсичності. В даний час недостатньо даних про застосування мупіроцину під час вагітності та у період грудного вигодовування, тому застосування препарату можливе лише в тому випадку, якщо очікувана користь для матері перевищує потенційний ризик для плода. Грудне вигодовування необхідно припинити на період застосування препарату для профілактики бактеріального інфікування тріщин сосків.Побічна діяДля позначення частоти побічних ефектів використовується така класифікація: дуже часто (≥1/10), часто (≥1/100 та менше 1/10), нечасто (≥1/1000 та менше 1/100), рідко (≥1/10000) і менше 1/1000), дуже рідко (менше 1/10000), включаючи окремі випадки. Поширеність частих та нечастих небажаних реакцій була встановлена на підставі узагальнених даних щодо безпеки препарату, отриманих у ході 12 клінічних досліджень за участю 1573 пацієнтів. Поширеність дуже рідкісних небажаних реакцій була встановлена переважно на підставі постреєстраційних даних і швидше відноситься до частоти повідомлень про такі реакції, ніж до частоти цих реакцій.Порушення з боку імунної системи: дуже рідко – системні алергічні реакції (у тому числі анафілаксія, генералізований висип, кропив'янка та ангіоневротичний набряк). Порушення з боку шкіри та підшкірних тканин: часто – печіння у місці нанесення; нечасто – свербіння, еритема, поколювання або сухість у місці нанесення, шкірні алергічні реакції на мупіроцин або основу мазі.Взаємодія з лікарськими засобамиСлід уникати одночасного застосування з іншими препаратами для зовнішнього застосування, оскільки це може знизити антибактеріальну активність або стабільність мупіроцину у мазі.Спосіб застосування та дозиЗовнішньо. Невелику кількість мазі Бондерм наносять на уражену поверхню шкіри 2-3 рази на добу за допомогою ватного або марлевого тампону. На область нанесення може бути накладена проста марлева пов'язка або оклюзійна пов'язка. Курс лікування – до 10 днів. Частота нанесення та тривалість лікування залежать від динаміки клінічної картини. У разі відсутності клінічного ефекту через 5 днів лікування рекомендується переглянути подальшу тактику лікування з урахуванням динаміки клінічних показників.ПередозуванняМупіроцин має низьку токсичність. Симптоми: випадки передозування зараз не зареєстровані. Специфічне лікування передозування мупіроцином відсутнє. У разі передозування показана підтримуюча терапія та, при необхідності, відповідний контроль за пацієнтом. У пацієнтів з нирковою недостатністю необхідно контролювати функцію нирок у зв'язку з можливими побічними ефектами поліетиленгліколю.Запобіжні заходи та особливі вказівкиЗ обережністю Ниркова недостатність середнього та тяжкого ступеня, літній вік. Уникати влучення мазі в очі. При попаданні у вічі ретельно промити водою до повного видалення залишків мазі. У поодиноких випадках при застосуванні препарату Бондерм можливе виникнення алергічних реакцій або тяжкого місцевого подразнення шкіри. У цьому випадку лікування слід припинити, уражену ділянку промити водою для видалення залишків мазі та призначити альтернативну антибактеріальну терапію. Як і у разі інших антибактеріальних препаратів, при тривалому застосуванні мупіроцину існує ризик надмірного зростання нечутливих мікроорганізмів. При застосуванні антибіотиків були описані випадки розвиткупсевдомембранозного коліту, ступінь тяжкості якого може варіювати від легкого до загрозливого життя. Таким чином, важливо розглядати можливість такого діагнозу у пацієнтів у разі розвитку діареї на фоні або після застосування антибіотиків. Незважаючи на те, що ймовірність розвитку цього явища при місцевому застосуванні мупіроцину менша, у разі розвитку тривалої або вираженої діареї або спазмів у животі лікування слід негайно припинити та провести додаткове обстеження пацієнта.Поліетиленгліколь (макрогол), що входить до складу мазі для зовнішнього застосування, може всмоктуватися через відкриті рани або пошкоджену шкіру і виводиться з організму нирками, тому препарат не слід застосовувати при станах, коли можливе всмоктування великої кількості макроголу, особливо при середній або тяжкій мірі ниркової недостатності. . Не можна використовувати препарат в офтальмології інтраназально, у поєднанні з використанням катетерів, а також у місці введення центрального венозного катетера. Не можна використовувати мазь, що залишилася в тубі після лікування, для наступного курсу лікування. Обмежень застосування у пацієнтів похилого віку немає за відсутності симптомів середнього або тяжкого ступеня ниркової недостатності.Умови відпустки з аптекЗа рецептомВідео на цю тему
Склад, форма випуску та упаковкаМікрокристалічна целюлоза (наповнювач), желатин (капсула), екстракт ізофлавонів сої, стеарат кальцію (антистежуючий агент)ХарактеристикаКапсули Бонісан рекомендуються як біологічно активна добавка до їжі – додаткового джерела ізофлавонів. Капсули полегшують характерні симптоми клімаксу (припливи, безсоння, нічна пітливість, головний біль та часті перепади настрою).РекомендуєтьсяПолегшує характерні симптоми клімаксу (припливи, безсоння, нічна пітливість, головний біль та часті перепади настрою).Протипоказання до застосуванняІндивідуальна непереносимість компонентів препарату, вагітність, годування груддю.Спосіб застосування та дозиЖінкам після 40 років по 1 капсулі 1 раз на день під час їжі. Тривалість прийому – не менше ніж 3 місяці. Прийом рекомендується повторювати 2-3 рази на рік.Запобіжні заходи та особливі вказівкиПеред застосуванням слід проконсультуватися з лікарем.Умови відпустки з аптекБез рецептаВідео на цю тему
3 310,00 грн
164,00 грн
Склад, форма випуску та упаковкаЛіофілізат - 1 фл. Бортезоміб у формі тривимірного бороксину (у перерахунку на бортезоміб у формі мономеру) - 2,5 мг; Допоміжні речовини: D-Манітол – 25 мг. Розчинник - 1 мл: Натрію хлорид – 0,009 г; Вода для ін'єкцій – до 1,0 мл. Ліофілізат для приготування розчину для внутрішньовенного та підшкірного введення 2,5 мг. По 2,5 мг бортезомібу у флаконах темного скла місткістю 10 мл, герметично закупорених пробками з гуми та ковпачками алюмінієво-пластиковими. На флакони наклеюють самоклеючу етикетку. По 5 мл розчинника у ампулах нейтрального скла марки НС-1. На ампули наклеюють самоклеючу етикетку. 1 флакон з препаратом у комплекті з 1 ампулою розчинника або без розчинника упаковують у контурне осередкове впакування з полівінілхлоридної плівки або поліетилентерефталатної плівки. 1 контурну осередкову упаковку та інструкцію із застосування поміщають у картонну пачку. При комплектації препарату розчинником, упакованим у ампули, що не мають кільця натягу для розтину, або в ампули без точки розлому в пачку вкладають ніж для розтину ампул або ампульний скарифікатор.Опис лікарської формиЛіофілізат: біла або майже біла, пориста маса чи порошок. Розчинник: безбарвна прозора рідина.Фармакотерапевтична групаПротипухлинний засіб.ФармакокінетикаВсмоктування При внутрішньовенному струменевому введенні бортезомібу у дозах 1,0 мг/м2 та 1,3 мг/м2 пацієнтам з множинною мієломою максимальні концентрації (Сmах) бортезомібу у плазмі крові становлять відповідно 57 нг/мл та 112 нг/мл. При подальшому введенні бортезомібу максимальні концентрації у плазмі крові знаходяться в межах 67-106 нг/мл для дози 1,0 мг/м2 та 89-120 нг/мл для дози 1,3 мг/м2. При введенні в дозі 1,3 мг/м2 підшкірно або внутрішньовенно пацієнтам з множинною мієломою загальна системна дія після повторного введення в тій же дозі (AUClast) була еквівалентною для обох шляхів введення (155 нгхч/мл при підшкірному введенні та 151 нгх внутрішньовенному введенні), Смах бортезомібу після підшкірного введення (20,4 нг/мл) нижче, ніж після внутрішньовенного введення (223 нг/мл). Середнє геометричне співвідношення AUClast склало 0,99,а 90% довірчі інтервали - 80,18-122,80%. Тmах становило 30 хв при підшкірному введенні та 2 хв при внутрішньовенному введенні. Розподіл Після одноразового або багаторазового введення в дозах 1,0 мг/м2 та 1,3 мг/м2 середній обсяг розподілу бортезомібу у пацієнтів із множинною мієломою становить 1659-3294 л (489-1884 л/м2). Це дозволяє припустити, що бортезоміб інтенсивно розподіляється у периферичних тканинах. При концентраціях бортезомібу 100-1000 нг/мл зв'язування препарату з білками плазми становить у середньому 83%. Фракція бортезомібу, що з білками плазми, залежить від концентрації. Метаболізм В умовах in vitro метаболізм бортезомібу переважно здійснюється ізоферментами цитохрому Р450 – CYP3A4, CYP2C19 та CYP1А2. Участь ізоферментів CYP2D6 та CYP2C9 у метаболізмі бортезомібу незначна. Основним шляхом метаболізму є відщеплення атомів бору з утворенням двох метаболітів, які надалі гідроксилюються з утворенням кількох інших метаболітів. Метаболіти бортезомібу не пригнічують 26S-протеасому. Виведення Середній період напіввиведення бортезомібу при багаторазовому введенні становить 40-193 години. Препарат швидше виводиться після першої дози, порівняно з наступними введеннями. Після першого введення в дозах 1,0 мг/м2 та 1,3 мг/м2 середній загальний кліренс становить відповідно 102 л/год та 112 л/год, а після наступних введень – відповідно 15-32 л/год. Шляхи виведення бортезомібу у людини не вивчали. Фармакокінетика в окремих груп пацієнтів Вплив віку, статі та раси на фармакокінетику бортезомібу не вивчався. Пацієнти з порушеннями функції печінки Легкі порушення функції печінки не впливають на фармакокінетику бортезомібу. У пацієнтів з порушеннями функції печінки середнього та тяжкого ступеня спостерігається 60% збільшення AUC (площа під кривою "концентрація – час") бортезомібу порівняно з пацієнтами з нормальною функцією печінки. Для пацієнтів з порушеннями функції печінки середнього та тяжкого ступеня рекомендується зменшення початкової дози бортезомібу та динамічне спостереження. Пацієнти з порушеннями функції нирок Фармакокінетика бортезомібу в дозах 0,7-1,3 мг/м2 внутрішньовенно 2 рази на тиждень у пацієнтів з легкими, середніми або тяжкими порушеннями функції нирок, включаючи пацієнтів, які перебувають на діалізі, можна порівняти з фармакокінетикою препарату у пацієнтів з нормальною функцією нирок.ФармакодинамікаБортезоміб - це оборотний інгібітор хімотрипсин-подібної активності 26S-протеасоми клітин ссавців. Протеасома є великим білковим комплексом, який розщеплює білки, кон'юговані з убіквітіном. Убіквітін-протеасомний шлях відіграє ключову роль у регуляції внутрішньоклітинної концентрації деяких білків і, таким чином, підтримує внутрішньоклітинний гомеостаз. Пригнічення активності 26S-протеасоми запобігає селективному протеолізу, що може впливати на багато каскадів реакцій передачі сигналу в клітині. Порушення механізму підтримки гомеостазу може спричинити загибель клітини. У багатьох експериментальних моделях in vivo бортезоміб викликає уповільнення росту пухлини, включаючи множинну мієлому. В експериментах in vitro, ex vivo та на тваринних моделях бортезоміб посилює диференціювання та активність остеобластів та інгібує функцію остеокластів. Ці ефекти спостерігалися у пацієнтів з множинною мієломою з множинними осередками остеолізу, які отримують терапію бортезомібом.Показання до застосуванняМножинна мієлома, мантійноклітинна лімфома у пацієнтів, які раніше отримували, принаймні, 1 лінію терапії.Протипоказання до застосуванняПідвищена чутливість до бортезомібу, бору та манітолу; вагітність та період годування груддю; дитячий вік (відсутність досвіду застосування); гострі дифузні інфільтративні захворювання легень; ураження перикарда; одночасне застосування з сильними індукторами ізоферменту CYP3A4 (рифампіцин, карбамазепін, фенітоїн, фенобарбітал, звіробій продірявлений). З обережністю: Порушення функції печінки важкого та середнього ступеня; тяжкі порушення функції нирок; судоми або епілепсія в анамнезі; непритомність; діабетична нейропатія в анамнезі; одночасний прийом гіпотензивних препаратів; зневоднення на фоні діареї або блювання; запор; ризик розвитку хронічної серцевої недостатності; одночасний прийом інгібіторів або субстратів ізоферменту CYP3A4, одночасний прийом субстратів ізоферменту CYP2C9, пероральних гіпоглікемічних препаратів.Вагітність та лактаціяЗастосування бортезомібу під час вагітності протипоказане. При необхідності застосування препарату у період лактації грудне вигодовування слід припинити.Побічна діяСерйозні небажані реакції нечасто спостерігалися під час терапії бортезомібом та включали серцеву недостатність, синдром лізису пухлини, легеневу гіпертензію, синдром оборотної задньої енцефалопатії, гострі дифузні інфільтративні легеневі захворювання. Крім того, в окремих випадках спостерігалася вегетативна нейропатія. Найчастіше під час терапії бортезомібом відзначалися такі небажані реакції: нудота, діарея, запор, блювання, втома, пірексія, тромбоцитопенія, анемія, нейтропенія, периферична нейропатія (в т.ч. сенсорна), головний біль, парестезія, зниження апетиту висип, що оперізує герпес і міалгія. Нижче перераховані небажані побічні ефекти, які були розцінені як імовірно або, можливо, пов'язані із застосуванням бортезомібу. Частота побічних реакцій, які можуть виникати під час терапії, наведена у вигляді наступної градації: дуже часто (>1/10), часто (>1/100, <1/10), нечасто (>1/1000, <1/100) ), рідко (> 1/10000, < 1/1000), дуже рідко (< 1/10000, включав окремі повідомлення) та невстановленої частоти (частота не може бути підрахована за доступними даними). Інфекційні та паразитарні захворювання: часто – простий герпес, оперізуючий герпес (в т.ч. дисемінований та офтальмогерпес), пневмонія, грибкові інфекції; нечасто - інфекція, бактеріальні, вірусні інфекції, сепсис (в т.ч. септичний шок), бронхопневмонія, герпесвірусна інфекція, герпетичний менінгоенцефаліт, бактеріємія (в т.ч. стафілококова), ячмінь, грип, запалення асоційовані із застосуванням медичних приладів, інфекції шкіри, інфекції вуха, стафілококові інфекції, зубні інфекції; рідко – менінгіт (в т.ч. бактеріальний), Епштейн-Бар-вірусна інфекція, генітальний герпес, тонзиліт, мастоїдит, синдром хронічної втоми. Доброякісні, злоякісні та неуточнені новоутворення (включаючи кісти та поліпи): рідко – злоякісні новоутворення, плазмоцитарний лейкоз, карцинома нирки, новоутворення, грибоподібний мікоз, доброякісні новоутворення. Порушення з боку крові та лімфатичної системи: дуже часто – тромбоцитопенія, нейтропенія, анемія; часто - лейкопенія, лімфопенія; нечасто – панцитопенія, фебрильна нейтропенія, коагулопатія, лейкоцитоз, лімфаденопатія. гемолітична анемія; рідко – дисеміноване внутрішньосудинне згортання (ДВС-синдром), тромбоцитоз, синдром підвищеної в'язкості крові, порушення з боку тромбоцитів, тромбоцитопенічна пурпура, порушення з боку крові, геморагічний діатез, лімфоцитарна інфільтрація. Порушення з боку імунної системи: нечасто – набряк Квінке, гіперчутливість; рідко – анафілактичний шок, амілоїдоз, реакції з утворенням імунних комплексів (тип III). Порушення з боку ендокринної системи: нечасто – синдром Іценко-Кушинга, гіпертиреоз, порушення секреції антидіуретичного гормону; рідко – гіпотиреоз. Порушення з боку обміну речовин та харчування: дуже часто – зниження апетиту; часто – зневоднення, гіпокаліємія, гіпонатріємія, зміна концентрації глюкози в крові, гіпокальціємія, зміна активності ферментів; нечасто – синдром лізису пухлини, відсутність збільшення маси тіла, гіпомагніємія, гіперфосфатемія, гіперкаліємія, гіперкальціємія, гіпернатріємія, зміна концентрації сечової кислоти, цукровий діабет, затримка рідини; рідко – гіпермагніємія, ацидоз, порушення водно-електролітного балансу, надмірне накопичення рідини, гіпохлоремія, гіповолемія, гіперхлоремія, гіперфосфатемія, порушення обміну речовин, дефіцит вітамінів групи В, дефіцит вітаміну В12, подагра, підвищений апетит, непере. Порушення психіки: часто - розлади та порушення настрою, тривожність, розлади та порушення сну; нечасто – зміни психічного статусу, галюцинації, психотичний розлад, сплутаність свідомості, збуджений стан; рідко – суїцидальні думки, розлад адаптації, делірій, зниження лібідо. Порушення з боку нервової системи: дуже часто – нейропатія, периферична сенсорна нейропатія, дизестезія, невралгія; часто - рухова нейропатія, втрата свідомості (в т.ч. непритомність), запаморочення, спотворення смаку, млявість, біль голови; нечасто - тремор, периферична сенсомоторна нейропатія, дискінезія, порушення рівноваги, втрата пам'яті (викл. деменцію), енцефалопатія, синдром задньої оборотної енцефалопатії, нейротоксичність, судоми, постгерпетична невралгія, розлад мови, синдром "неспокійних ніг", мс уваги, патологічні рефлекси, паросмія; рідко – внутрішньомозковий крововилив, внутрішньочерепний крововилив (в т.ч. субарахноїдальний), набряк мозку, транзиторна ішемічна атака, кома, дисбаланс вегетативної нервової системи, вегетативна нейропатія, параліч черепних нервів,параліч, парез, переднепритомний стан, синдром ураження стовбура мозку, порушення мозкового кровообігу, корінцевий синдром, психомоторна гіперактивність, компресія спинного мозку, когнітивні розлади, розлади рухів, розлади нервової системи, радикуліт, слинотеча, гіпотонія м'язів. Порушення з боку органу зору: часто – набряк очей, порушення зору, кон'юнктивіт; нечасто - крововилив у око, інфекції пек, запалення очей, диплопія, сухість очей, подразнення очей, біль у власних очах, посилена сльозотеча, виділення з очей; рідко – ураження рогівки, екзофтальм, ретиніт, худоба, ураження очей (в т.ч. століття), дакріоаденіт, світлобоязнь, фотопсія, оптична нейропатія, різні ступені порушення зору (до сліпоти). Порушення з боку органу слуху та лабіринтні порушення: часто – вертиго; нечасто – дзвін у вухах, порушення слуху (до глухоти), дискомфорт у ділянці вуха; рідко – кровотеча, вестибулярний нейроніт, ураження вуха. Порушення з боку серця: нечасто – тампонада серця, кардіопульмонарний шок, фібриляція серця (в т.ч. фібриляція передсердь), серцева недостатність (в т.ч. лівого та правого шлуночків), аритмія, тахікардія, відчуття серцебиття, стенокардія, перикард у тому числі ексудативний перикардит), кардіоміопатія, шлуночкова дисфункція, брадикардія; рідко - тріпотіння передсердь, інфаркт міокарда, атріовентрикулярна блокада, серцево-судинні порушення (в т.ч. кардіогенний шок), аритмія шлуночкова тахісистолічна типу "пірует", стенокардія нестабільна, захворювання клапанів серця, коронарна недостатність, останов. Порушення з боку судин: часто – зниження артеріального тиску, ортостатична гіпотензія, підвищення артеріального тиску; нечасто – інсульт, тромбоз глибоких вен, кровотеча, тромбофлебіт (в т.ч. поверхневий), циркуляторний колапс (в т.ч. гіповолемічний шок), флебіт, припливи, гематома (в т.ч. периренальна), зниження периферичного кровообігу, васкуліт, гіперемія (в т.ч. окулярна); рідко – емболія периферичних судин, лімфедема, блідість, еритроменалгія, вазодилатація, зміна забарвлення вен, венозна недостатність. Порушення з боку дихальної системи, органів грудної клітки та середостіння: часто – задишка, носова кровотеча, інфекції верхніх та нижніх дихальних шляхів, кашель; нечасто - легенева емболія, плевральний випіт, набряк легенів (в т.ч. гострий), легеневе альвеолярне крововилив, бронхоспазм, хронічна обструктивна хвороба легень, гіпоксемія, закладеність дихальних шляхів, гіпоксія, плеврит, дихея; рідко - дихальна недостатність, гострий респіраторний дистрес-синдром, апное, пневмоторакс, ателектаз, легенева гіпертензія, кровохаркання, гіпервентиляція, ортопное, пневмоніт, респіраторний алкалоз, тахіпное, фіброз легких, порушення з боку брон, почуття стиснення в горлі, сухість у горлі,підвищена секреція у верхніх дихальних шляхах, подразнення горла, кашльовий синдром верхніх дихальних шляхів. Порушення з боку шлунково-кишкового тракту: дуже часто – нудота, блювання, діарея, запор; часто - кровотеча із шлунково-кишкового тракту (у т.ч. кровотеча слизової оболонки), диспепсія, стоматит, порушення тонусу шлунково-кишкового тракту, біль у ділянці горла та глотки, біль у ділянці живота (у т.ч. шлунково-кишковий біль та біль у селезінці) , Порушення з боку ротової порожнини, метеоризм; нечасто – панкреатит (в т.ч, хронічний), блювота кров'ю, набряклість губ, обструкція ШКТ (в т.ч. кишкова непрохідність), дискомфорт у животі, виразки слизової оболонки порожнини рота, ентерит, гастрит, кровотеча з ясен, гастроезофа хвороба, коліт (в т.ч, псевдомембранозний коліт), ішемічний коліт, запалення слизової оболонки шлунково-кишкового тракту, дисфагія, синдром подразненого кишечника, порушення з боку шлунково-кишкового тракту, наліт на мові, порушення моторики шлунково-кишкового тракту,порушення з боку слинних залоз; рідко - гострий панкреатит, перитоніт, набряк язика, асцит, езофагіт, хейліт, нетримання калу, атонія анального сфінктера, фекалому, виразки та перфорація ШКТ, гіпертрофія ясен, мегаколон, виділення з прямої кишки, поява волди , анальна тріщина, зміна ритму дефекації, прокталгія, порушення випорожнень. Порушення з боку печінки та жовчовивідних шляхів: часто – зміна активності "печінкових" ферментів; нечасто – гепатотоксичність (в т.ч. печінкові порушення), гепатит, холестаз; рідко – печінкова недостатність, гепатомегалія, синдром Бадда-Кіарі, цитомегаловірусний гепатит, печінкова кровотеча, жовчнокам'яна хвороба. Порушення з боку шкіри та підшкірних тканин: часто – висипання, свербіж, еритема, сухість шкіри; нечасто - мультиформна еритема, кропив'янка, гострий фебрильний нейтрофільний дерматоз, токсичний шкірний висип, токсичний епідермальний некроліз, синдром Стівенса-Джонсона, дерматит, зміна структури волосся, петехія, екхімоз, ураження шкіри, пурпура, нове пролежні, вугровий висип, пухирі, порушення пігментації шкіри; рідко - реакції з боку шкіри, лімфоцитарна інфільтрація Джесснера, долонно-підошовна еритродизестезія, підшкірні кровотечі, сітчасте ліведо, індурація шкіри, папула, реакції фоточутливості, себорея, холодний піт, ураження шкіри, неуточнені, ероз, Порушення з боку скелетно-м'язової та сполучної тканини: дуже часто – кістково-м'язові болі; часто - м'язові спазми, біль у кінцівках, слабкість м'язів; нечасто - м'язові посмикування, набряки суглобів, артрит, тугорухливість суглобів, міопатія, відчуття тяжкості; рідко – рабдоміоліз, синдром скронево-нижньощелепного суглоба, фістула, суглобовий випіт, біль у щелепі, кісткові порушення, інфекції та запалення кістково-м'язової та сполучної тканини, синовіальні кісти. Порушення з боку нирок та сечовивідних шляхів: часто – порушення функції нирок; нечасто – гостра ниркова недостатність, хронічна ниркова недостатність, інфекції сечовивідних шляхів, скарги з боку сечовивідних шляхів, гематурія, затримка сечі, порушення сечовипускання, протеїнурія, азотемія, олігурія, поллакіурія; рідко – подразнення сечового міхура. Порушення з боку статевих органів та молочної залози: нечасто – вагінальні кровотечі, біль у геніталіях, еректильна дисфункція; рідко - порушення функції яєчок, простатит, порушення функції молочної залози, болючість придатків яєчок, епідидиміт, біль у ділянці малого тазу, виразка вульви. Вроджені, спадкові та генетичні порушення: рідко – аплазія, мальформація ШКТ, іхтіоз. Загальні розлади та порушення у місці введення: дуже часто – пірексія, підвищена стомлюваність, астенія; часто – набряки (в т.ч. периферичні), озноб, біль, дискомфорт; нечасто - погіршення загального фізичного здоров'я, набряк особи, реакції в місці введення, порушення з боку слизових оболонок, біль у ділянці грудей, порушення ходи, відчуття холоду, екстравазація, ускладнення від застосування катетера, зміна відчуття спраги, дискомфорт у ділянці грудей, відчуття зміни температури тіла, біль у місці введення; рідко - смерть (в т.ч. раптова), поліорганна недостатність, кровотеча у місці введення, грижа, порушення процесів загоєння, запалення, флебіт у місці введення, болючість, виразки, дратівливість, некардіальний біль у грудях, біль у місці введення катетера, відчуття стороннього тіла. Лабораторні та інструментальні дані: часто - зниження маси тіла; нечасто – гіпербілірубінемія, зміна білкових показників, збільшення маси тіла, зміна показників крові, підвищення концентрації С-реактивного білка; рідко – зміна вмісту газів у крові, зміни кардіограми (в т.ч. збільшення зубця QT), зміна протромбінового часу, зниження pH шлункового соку, збільшення агрегації тромбоцитів, підвищення концентрації тропоніну I, виявлення вірусів та зміна серології, зміни в аналізі сечі. Травми, інтоксикації та ускладнення маніпуляцій: нечасто – падіння, контузії; рідко – трансфузійні реакції, переломи, ригідність, травми обличчя, травми суглобів, опіки, розриви, біль під час процедури, радіаційне ураження. Хірургічні та терапевтичні маніпуляції: рідко – активація макрофагів. Пацієнти з мантійноклітинною лімфомою Показники безпеки бортезомібу у цих пацієнтів подібні до відповідних показників у пацієнтів з множинною мієломою. Значні відмінності між двома групами пацієнтів полягали в тому, що тромбоцитопенія, нейтропенія, анемія, нудота, блювання та пірексія частіше спостерігаються у пацієнтів з множинною мієломою порівняно з пацієнтами з мантійноклітинною лімфомою; а периферична нейропатія, висипання та свербіж - у пацієнтів з мантійноклітинною лімфомою.Взаємодія з лікарськими засобамиУ дослідженнях in vitro та дослідженнях in vivo бортезоміб виявляв властивості слабкого інгібітору ізоферментів цитохрому Р450 1А2, 2С9, 2С19, 2D6 та 3А4. Виходячи з незначного внеску ізоферменту CYP2D6 у метаболізмі бортезомібу (7%), у людей з низькою активністю цього ізоферменту не очікується зміни загального розподілу препарату. Дослідження лікарської взаємодії із сильним інгібітором ізоферменту CYP3A4 кетоконазолом показало збільшення середніх значень AUC бортезомібу в середньому на 35%. Тому слід ретельно спостерігати за пацієнтами, які отримують одночасно бортезоміб та сильний інгібітор ізоферменту CYP3A4 (кетоконазол, ритонавір). У дослідженні впливу лікарської взаємодії із сильним інгібітором ізоферменту CYP2C19 омепразолом на фармакокінетику бортезомібу не виявлено суттєвої зміни фармакокінетики бортезомібу. Дослідження впливу лікарської взаємодії з рифампіцином – сильним індуктором ізоферменту CYP3A4 – на фармакокінетику бортезомібу показало зниження середніх значень AUC бортезомібу в середньому на 45%. Тому не рекомендується застосовувати препарат Борамілан разом з сильними індукторами CYP3A4, оскільки ефективність терапії може бути знижена. До індукторів CYP3A4 відносяться рифампіцин, карбамазепін, фенітоїн, фенобарбітал та звіробій продірявлений. У тому ж дослідженні оцінювали ефект дексаметазону - слабшого індуктора CYP3A4. Виходячи з результатів дослідження, не виявлено суттєвої зміни фармакокінетики бортезомібу. Дослідження лікарської взаємодії бортезомібу з комбінацією мелфалан-преднізолону показало збільшення середніх значень AUC бортезомібу на 17%. Ця зміна вважається клінічно незначущою. У пацієнтів з цукровим діабетом, які отримували пероральні гіпоглікемічні препарати, зареєстровані випадки гіпоглікемії та гіперглікемії. При застосуванні бортезомібу у поєднанні з препаратами, які можуть асоціюватися з периферичною нейропатією (такі як аміодарон, противірусні засоби, ізоніазид, нітрофурантоїн або статини) та препаратами, що знижують артеріальний тиск, слід бути обережним.Спосіб застосування та дозиПрепарат Борамілан показаний тільки для внутрішньовенного та підшкірного введення. При внутрішньовенному введенні концентрація розчину має становити 1 мг/мл. При підшкірному введенні концентрація розчину становитиме 2,5 мг/мл. Концентрація розчину повинна розраховуватись дуже ретельно. Чи не вводити інтратекально. При інтратекальному введенні бортезомібу можливі випадки смерті. Монотерапія Борамілан вводять внутрішньовенно струминно протягом 3-5 секунд або підшкірно. Рекомендована доза бортезомібу становить 1,3 мг/м2 площі поверхні тіла двічі на тиждень протягом 2 тижнів (дні 1, 4, 8 та 11) з наступною 10-денною перервою (дні 12-21). Між введенням послідовних доз препарату Борамілан має пройти не менше 72 год. Ступінь клінічної відповіді рекомендується оцінювати після проведення 3-х та 5-ти циклів лікування. У разі досягнення повної клінічної відповіді рекомендується проведення 2 додаткових циклів лікування. При тривалості лікування більше 8 циклів Борамілан® можна застосовувати за стандартною схемою або за схемою підтримуючої терапії - щотижня протягом 4-х тижнів (дні 1, 8, 15, 22) з наступним 13-денним періодом відпочинку (дні 23-35) ). Пацієнтам, у яких терапія препаратом Борамілан не дала клінічної відповіді (прогресування або стабілізація захворювання після 2-х або 4-х циклів відповідно), може бути призначена комбінація препарату Борамілан з високими дозами дексаметазону. У цьому випадку з кожною дозою препарату Борамілан® призначається перорально 40 мг дексаметазону: 20 мг на день введення препарату Борамілан® та 20 мг наступного дня після введення препарату Борамілан®. Таким чином, прийом дексаметазону виробляють 1, 2, 4, 5, 8, 9, 11 і 12 день, сумарно 160 мг за 3 тижні. Рекомендації щодо корекції дози та режиму введення препарату Борамілан® При розвитку гематологічної токсичності 4-го ступеня або будь-якого негематологічного токсичного ефекту 3-го ступеня, за винятком нейропатії, лікування препаратом Борамілан слід припинити. Після зникнення симптомів токсичності лікування препаратом Борамілан можна відновити в дозі, зниженій на 25% (дозу 1,3 мг/м2 знижують до 1,0 мг/м2; дозу 1,0 мг/м2 знижують до 0,7 мг/м2) . При появі пов'язаної із застосуванням препарату Борамілан® нейропатичного болю та/або периферичної сенсорної нейропатії дозу препарату змінюють відповідно до таблиці 1. У пацієнтів з тяжкою нейропатією в анамнезі Борамілан® можна застосовувати лише після ретельної оцінки співвідношення ризик/користування. Таблиця 1. Рекомендована зміна дози при розвитку викликаної препаратом Борамілан® нейропатичного болю та/або периферичної сенсорної або рухової нейропатії Тяжкість периферичної нейропатії Зміна дози та частоти введення 1-й ступінь (парестезія, слабкість та/або згасання рефлексів) без болю або втрати функції Доза та режим введення не потребує корекції 1-й ступінь з болем або 2-й ступінь (порушення функції, але не повсякденної активності) Зменшити дозу до 1,0 мг/м2 2-й ступінь з болем або 3-й ступінь (порушення повсякденної активності) Припинити застосування препарату Борамілан до зникнення симптомів токсичності. Після цього відновити лікування, знизивши дозу препарату Борамілан до 0,7 мг/м2 і зменшивши частоту введення до одного разу на тиждень. 4-й ступінь (сенсорна нейропатія, що призводить до інвалідності або рухова нейропатія, що загрожує життю або призводить до паралічу) Припинити застосування препарату Бор Пацієнти з порушеннями функції нирок Ступінь порушення функції нирок не впливає на фармакокінетику препарату Борамілан. Тому для пацієнтів з нирковою недостатністю корекції дози не потрібно, Борамілан слід вводити після проведення діалізу, т.к. діаліз може знижувати концентрацію препарату у плазмі крові. Пацієнти з порушеннями функції печінки У пацієнтів з порушеннями функції печінки легко не потрібні зміни початкової дози. Слід призначати дозу, що рекомендується. Пацієнтам з порушеннями функції печінки середнього та тяжкого ступеня слід призначати Борамілан у зменшеній дозі (див. таблицю 2). Таблиця 2. Рекомендовані зміни початкової дози Борамілан® у пацієнтів з порушеннями функції печінки Ступінь тяжкості порушень функції печінки Концентрація білірубіну Активність ACT* Зміна початкової дози Легка ≤1,0х ВДН > ВДН** Не вимагається > 1,0 х - 1,5 х ВДН Будь-яка Не вимагається Середня >1,5х - 3хВГН Будь-яка Потрібно призначати Борамілан у зменшеній дозі 0,7 мг/м2 протягом першого циклу. Слід розглянути можливість збільшення дози до 1,0 мг/м2 або подальше зменшення дози до 0,5 мг/м2 у наступних циклах залежно від переносимості пацієнтом. Важка >3х ВДН Будь-яка *АСТ - аспартатамінотрансфераза ** ВГН – верхня межа норми Комбінована терапія Рекомендована доза Борамілан® вводять внутрішньовенно струминно протягом 3-5 секунд або підшкірно у комбінації з мелфаланом та преднізолоном, що приймаються внутрішньо. Проводять дев'ять 6-тижневих циклів, як показано в таблиці 3. У циклах 1-4 Борамілан® застосовують 2 рази на тиждень (дні 1, 4, 8, 11, 22, 25, 29 та 32), а в циклах 5-9 - 1 раз на тиждень (дні 1, 8, 22 та 29). Таблиця 3. Рекомендована схема дозування препарату Борамілан®, що застосовується в комбінації з мелфаланом та преднізолоном у пацієнтів з раніше нелікованою множинною мієломою Борамілан 2 рази на тиждень (цикли 1-4) Тиждень 1 2 3 4 5 6 Борамілан® (1,3 мг/м2) день 1 - - день 4 день 8 день 11 період відпочинку день 22 день 25 день 29 день 32 період відпочинку Мелфалан (9 мг/м2) + Преднізолон (60 мг/м2) день 1 день 2 день 3 день 4 - - період відпочинку - - - - період відпочинку Борамілан 1 раз на тиждень (цикли 5-9) Тиждень 1 2 3 4 5 6 Борамілан® 1,3 мг/м2 день 1 - - - день 8 період відпочинку день 22 день 29 період відпочинку Мелфалан (9 мг/м2) + Преднізолон (60 мг/м2) день 1 день 2 день 3 день 4 - період відпочинку - - період відпочинку Рекомендації щодо корекції дози при комбінованій терапії Корекція дози та схеми застосування при застосуванні препарату Борамілан разом з мелфаланом та преднізолоном. Перед початком нового циклу лікування: вміст тромбоцитів має бути >70000/мкл; абсолютний вміст нейтрофілів (АСН) > 1000/мкл; негематологічна токсичність повинна знизитись до 1 ступеня або до вихідного рівня. Таблиця 4. Корекції дози при наступних циклах лікування Токсичність Корекція або відстрочення дози Гематологічна токсичність у ході попереднього циклу: Тривала нейтропенія або тромбоцитопенія 4-го ступеня, або тромбоцитопенія з кровотечею У наступному циклі дозу мелфалан слід зменшити на 25%. Зміст тромбоцитів ≤30000/мкл або АСН ≤750/мкл у день введення препарату Борамілан® (крім дня 1) Відкласти введення препарату Борамілан® Декілька відстрочок введення препарату Борамілан® в одному циклі (>3 рази при введенні 2 рази на тиждень або ≥2 рази при введенні 1 рази на тиждень) Дозу препарату Борамілан знижують на 1 ступінь (з 1,3 мг/м2 до 1,0 мг/м2; з 1,0 мг/м2 до 0,7 мг/м2) Негематологічна токсичність ≥ 3-го ступеня Застосування препарату Борамілан відкладають до зниження негематологічної токсичності до 1 ступеня або до вихідного рівня. Після цього лікування препаратом Борамілан можна відновити в дозі, зниженій на 1 ступінь (з 1,3 мг/м2 до 1,0 мг/м2; з 1,0 мг/м до 0,7 мг/м2). При розвитку нейропатичного болю та/або периферичної нейропатії, пов'язаної із застосуванням препарату Борамілан, введення чергової дози відкладають та/або коригують дозу, як описано в таблиці 1. Додаткова інформація про мелфалан і преднізолон наводиться в інструкціях з медичного застосування цих препаратів. Спосіб застосування Борамілан є протипухлинним препаратом. При приготуванні розчину та поводженні з препаратом слід виявляти обережність. Слід дотримуватись відповідних заходів асептики. Рекомендується користуватися рукавичками та іншим захисним одягом для запобігання контакту зі шкірою. Препарат не можна змішувати з іншими лікарськими засобами, крім 0,9% розчину натрію хлориду. Хімічна та фізична стабільність зберігається протягом 8 годин при температурі не вище 25 °С при зберіганні в оригінальному флаконі або шприці при природному висвітленні. З мікробіологічної точки зору, приготовлений розчин повинен бути використаний негайно. Якщо препарат не був використаний негайно, відповідальність за дотримання термінів та умов зберігання після розтину до застосування несе споживач. Приготування розчину для внутрішньовенного введення Вміст флакона з дозуванням 2,5 мг розчиняють у 2,5 мл 0,9% розчину натрію хлориду, а вміст флакону з дозуванням 3,0 мг розчиняють у 3,0 мл 0,9% розчину натрію хлориду. Концентрація розчину для внутрішньовенного введення повинна становити 1 мг/мл. Приготовлений розчин повинен бути прозорим та безбарвним. При виявленні механічних включень або зміни кольору приготований розчин не можна використовувати. Отриманий розчин вводять шляхом внутрішньовенної болюсної ін'єкції протягом 3-5 секунд через периферичний або центральний катетер венозний, який потім промивають 0,9% розчином натрію хлориду для ін'єкцій. Приготування розчину для підшкірного введення Вміст флакона з дозуванням 2,5 мг розчиняють у 1,0 мл 0,9% розчину натрію хлориду, а вміст флакону з дозуванням 3,0 мг розчиняють у 1,2 мл 0,9% розчину натрію хлориду. Концентрація підготовленого розчину для підшкірного введення повинна становити 2,5 мг/мл. Приготовлений розчин повинен бути прозорим та безбарвним. При виявленні механічних включень або зміни кольору приготований розчин не можна використовувати. Отриманий розчин вводять підшкірно в область стегна (праве та ліве) або область живота (праворуч або ліворуч). Необхідно постійно міняти місце введення препарату. Кожна наступна ін'єкція повинна вводитись на відстані як мінімум 2,5 см від місця попередньої ін'єкції. Не можна вводити препарат у чутливі області, пошкоджені області (почервоніння, синці), а також у ділянці, де введення голки утруднене. У разі виникнення місцевих реакцій у ділянці підшкірного введення препарату Борамілан® можна використовувати менш концентрований розчин для підшкірного введення (1 мг/мл замість 2,5 мг/мл; для цього вміст флакону з дозуванням 2,5 мг розчиняють у 2,5 мл 0 ,9% розчину хлориду натрію, а вміст флакону з дозуванням 3,0 мг розчиняють у 3,0 мл 0,9% розчину хлориду натрію) або перейти на внутрішньовенне введення препарату Борамілан®.ПередозуванняПередозування, що перевищує рекомендовану дозу більш ніж у 2 рази, супроводжувалося гострим зниженням артеріального тиску та тромбоцитопенією зі смертельним наслідком. Специфічний антидот до бортезомібу не відомий. При передозуванні слід контролювати показники життєвих функцій пацієнта та проводити відповідну терапію для підтримання артеріального тиску (інфузійна терапія, судинозвужувальні та/або інотропні препарати) та температури тіла.Запобіжні заходи та особливі вказівкиЛікування препаратом Борамілан слід проводити тільки під наглядом лікаря, який має досвід застосування протипухлинної хіміотерапії. Лікарський препарат Борамілан® призначений тільки для внутрішньовенного та підшкірного введення. Чи не вводити інтратекально. При ненавмисному введенні бортезомібу інтратекально було зафіксовано випадки смерті. До початку та під час кожного циклу терапії необхідно проводити повний аналіз крові з підрахунком лейкоцитарної формули та вмісту тромбоцитів. Тромбоцитопенія Найчастіше при терапії бортезомібом спостерігається минуща тромбоцитопенія, при цьому найменша кількість тромбоцитів зазвичай спостерігається на 11-й день циклу. Циклова періодичність зменшення та збільшення кількості тромбоцитів спостерігається протягом усіх 8 циклів при застосуванні препарату 2 рази на тиждень, таким чином немає даних, що підтверджують наростаючу тромбоцитопенію. При зниженні кількості тромбоцитів Шлунково-кишкові порушення З метою запобігання нудоті та блюванню рекомендується застосування протиблювотних препаратів. У разі виникнення діареї призначають протидіарейні лікарські препарати. Для запобігання або лікування зневоднення пацієнтам необхідно проводити регідратаційну терапію та підтримувати водно-електролітний баланс. Повідомлялося про випадки розвитку кишкової непрохідності (нечасто). Прогресуюча мультифокальна лейкоенцефалопатія (ПМЛ) Про дуже рідкісні випадки розвитку вірусної інфекції Джона Каннінгема невідомої етіології, що призводила до прогресуючої мультифокальної лейкоенцефалопатії та смерті, повідомлялося у пацієнтів, які отримують терапію бортезомібом. Пацієнти з діагнозом ПМЛ отримували імуносупресивну терапію до або одночасно із застосуванням бортезомібу. У більшості випадків ПМЛ було діагностовано протягом 12 місяців з моменту введення першої дози бортезомібу. Пацієнтів необхідно спостерігати на регулярній основі щодо виникнення або погіршення неврологічних симптомів або ознак, які можуть свідчити про ПМЛ. При підозрі на ПМЛ пацієнта необхідно направити до фахівця у галузі ПМЛ та вжити відповідних діагностичних заходів. Слід припинити застосування препарату Борамілан у разі діагностування ПМЛ. Периферична нейропатія У разі виникнення нейропатії проводять підтримуючу терапію. Зазвичай частота розвитку периферичної нейропатії досягає максимуму на 5-му циклі лікування бортезомібом. При появі нових або посиленні наявних симптомів периферичної нейропатії може знадобитися зниження дози та зміна режиму введення препарату Борамілан. Пацієнти повинні бути під постійним наглядом у зв'язку з можливістю виникнення симптомів нейропатії (відчуття печіння, гіперестезія, гіпестезія, парестезія, відчуття дискомфорту, невропатичний біль або слабкість). Частота виникнення нейропатії при підшкірному введенні бортезомібу нижче, ніж при внутрішньовенному введенні. Ранній та регулярний моніторинг на наявність симптомів нейропатії з неврологічною оцінкою повинен проводитися у пацієнтів, які отримують терапію препаратом Борамілан у комбінації з препаратами, здатними викликати нейропатію (наприклад, талідомід). При цьому слід розглянути можливість зниження дози або припинення лікування. Судоми У пацієнтів з відсутністю судом чи епілепсії в анамнезі описані нечасті випадки розвитку судом. При лікуванні пацієнтів, які мають будь-які фактори ризику судом, потрібна особлива обережність. Ортостатична гіпотензія Терапія бортезомібом часто супроводжується ортостатичною гіпотензією. У більшості випадків вона буває слабкою або середньою тяжкістю і може спостерігатися в ході лікування. Рідко спостерігалися короткочасні втрати свідомості. У пацієнтів, які мають в анамнезі непритомність, діабетичну нейропатію, які отримують гіпотензивні препарати, а також у пацієнтів з зневодненням на фоні діареї або блювання слід дотримуватися обережності. Пацієнтів слід проінструктувати про необхідність звернення до лікаря у разі запаморочення, почуття "легкості в голові" або непритомності. При розвитку ортостатичної гіпотензії рекомендується гідратація, введення глюкокортикостероїдів та/або симпатоміметиків; за необхідності слід знизити дозу гіпотензивних препаратів. Серцева недостатність При застосуванні бортезомібу описано розвиток або посилення наявної хронічної серцевої недостатності. До розвитку ознак та симптомів серцевої недостатності може призводити затримка рідини. Пацієнти з факторами ризику або із захворюваннями серця в анамнезі повинні піддаватися ретельному спостереженню. Печінкова недостатність Описано випадки виникнення гострої печінкової недостатності у пацієнтів, які на тлі терапії бортезомібом одночасно приймали як супутнє лікування інші препарати. Такі ознаки порушення функції печінки, як збільшення активності печінкових ферментів, гіпербілірубінемія або гепатит зазвичай проходили при відміні бортезомібу. Дані щодо стану цих пацієнтів після відновлення терапії бортезомібом обмежені. Пацієнтам з симптомами порушення функції печінки слід призначати Борамілан у нижчих початкових дозах і проводити моніторинг на предмет виникнення токсичності, оскільки бортезоміб метаболізується печінковими ферментами і його концентрація може збільшитися при порушенні функції печінки середнього та важкого ступенів (див. розділ "Спосіб застосування та дози"). Синдром задньої оборотної лейкоенцефалопатії У пацієнтів, які отримують терапію бортезомібом, відзначався синдром задньої оборотної лейкоенцефалопатії - рідкісне, оборотне неврологічне порушення, яке може супроводжуватися судомами, підвищенням артеріального тиску, головним болем, летаргією, сплутаністю свідомості, сліпотою та іншими візуальними та невр. Для підтвердження діагнозу проводиться магнітно-резонансна томографія мозку. При розвитку синдрому задньої оборотної лейкоенцефалопатії слід припинити застосування препарату Борамілан. Безпека відновлення терапії бортезомібом після раніше виявленого синдрому задньої оборотної лейкоенцефалопатії невідома. Реактивація вірусу Herpes zoster Слід розглянути можливість проведення противірусної профілактики у пацієнтів, які отримують терапію бортезомібом. У пацієнтів, які отримують терапію бортезомібом, мелфаланом та преднізолоном, частота реактивації вірусу Herpes zoster була більшою порівняно з пацієнтами, які отримують терапію мелфаланом та преднізолоном (14% та 4% відповідно). Проведення противірусної профілактики достовірно знижує частоту реактивації вірусу Herpes zoster. Порушення функції легень У поодиноких випадках при застосуванні бортезомібу спостерігаються гострі дифузні інфільтративні захворювання легень невідомої етіології, такі як пневмоніт, інтерстиціальна пневмонія, легенева інфільтрація та синдром гострої дихальної недостатності. Деякі з цих станів призвели до смерті. У разі появи симптомів розладу функції легень або погіршення наявних симптомів необхідно відразу ж провести діагностику та призначити пацієнтам відповідне лікування. Схема лікування з одночасним введенням високих доз цитарабіну (2 г/м2 на день) безперервної інфузії протягом 24 годин не рекомендується, т.к. описані випадки смерті від гострого респіраторного дистрес-синдрому на початку курсу терапії при введенні високих доз цитарабіну (2 г/м2 на день) шляхом безперервної інфузії протягом 24 годин з даунорубіцином та бортезомібом для лікування рецидивуючої гострої мієлоїї. Синдром лізису пухлини У зв'язку з можливим розвитком гіперурикемії, пов'язаної із синдромом лізису пухлини, пацієнтам під час терапії рекомендується визначати концентрацію сечової кислоти та креатиніну у плазмі крові. Для запобігання гіперурикемії рекомендується рясне питво, при необхідності – алопуринол та залужування сечі. При застосуванні бортезомібу у пацієнтів, які одночасно приймають пероральні гіпоглікемічні препарати, слід ретельно контролювати концентрацію глюкози в крові та за необхідності провести корекцію дози гіпоглікемічних препаратів. У період лікування бортезоміб будь-якого зі статевих партнерів рекомендується використовувати надійні методи контрацепції. При роботі з препаратом Борамілан слід дотримуватися загальноприйнятих правил поводження з цитотоксичними препаратами. Реакції імунокомплексного типу Реакції імунокомплексного типу, такі як сироваткова хвороба, поліартрит із висипом, проліферативний гломерулонефрит були зареєстровані нечасто. Слід припинити застосування бортезомібу у разі серйозних реакцій. Вплив на здатність до керування автотранспортом та управління механізмами Деякі побічні дії препарату, такі як запаморочення, непритомність, зорові розлади та інші небажані реакції можуть негативно впливати на здатність до керування автомобілем та виконання потенційно небезпечних видів діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій. Пацієнтів необхідно попередити про можливість появи зазначених симптомів під час лікування препаратом Борамілан. При виникненні цих симптомів пацієнтам рекомендується утриматися від керування автомобілем та виконання потенційно небезпечних видів діяльності, що потребують підвищеної концентрації уваги та швидкості психомоторних реакцій.Умови відпустки з аптекЗа рецептом